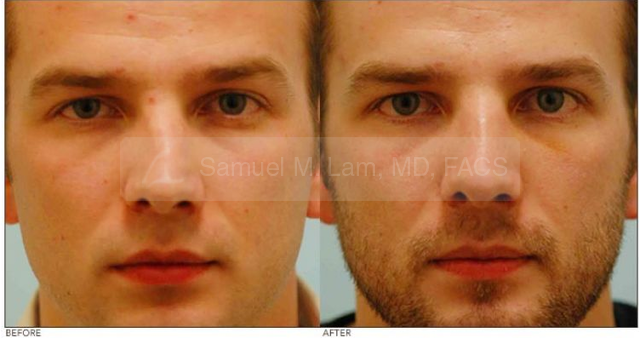
Перелом носа: каких ошибок важно избежать при травме | Здоровая жизнь | Здоровье
Наш эксперт – врач-отоларинголог, заведующий консультативно-диагностическим отделением Московского НИИ педиатрии и детской хирургии, кандидат медицинских наук Владимир Белов.
К этой травме нередко приводят неудачные падения, что при гололеде – вещь обычная. Порой люди получают перелом носа, даже не выходя из дома – когда поскальзываются и ударяются самым выдающимся местом на лице о бортик ванной или раковины. Чаще всего при переломе носа бывают такие симптомы, как боль и отек в области травмы, синяки под глазами, затрудненное носовое дыхание, изменение формы носа, кровотечение.
Чтобы ликвидировать травму носа гораздо быстрее и успешнее, важно избрать правильную стратегию. К сожалению, люди часто допускают ошибки. Вот самые распространенные.
Ошибка № 1
Пытаться самостоятельно разбираться, ушиб это или перелом. Не стоит прощупывать распухший и кровоточащий нос и предпринимать иных мер (например, пытаться его двигать вправо‑влево, а уж тем более стараться вправить) – так можно только еще сильнее навредить. Есть опасность при ощупывании сместить отломки костей и тогда перелом без смещения станет переломом со смещением. Кстати, заниматься диагностическими изысканиями насчет произошедшей травмы не просто опасно, но и бессмысленно. Ведь как показывает практика, далеко не всегда перелом опаснее ушиба. Ведь если нос сломался без смещения костей, то никакого лечения и не понадобится – время само залечит. И наоборот, при сильном ушибе, даже если кости остались в целости, могут происходить деформации наружного носа, которые надо исправлять хирургическим путем. Но разобраться с этим по силам только лор-врачу.
Ошибка № 2
Ждать, что само заживет. Наоборот, следует поторопиться в больницу. Ведь самое главное при переломе носа – выгадать как можно больше времени. Особенно это важно для детей и молодых людей, у которых заживление тканей идет очень быстро, поэтому уже через неделю собирать «пазл» из поломанных косточек будет поздно – они к тому моменту уже срастутся (естественно, неправильно). И тогда придется их заново ломать, чтобы поставить на место как надо. Для этого понадобится делать ринопластику. Это гораздо более сложная, дорогая и травматичная операция.
И тогда придется их заново ломать, чтобы поставить на место как надо. Для этого понадобится делать ринопластику. Это гораздо более сложная, дорогая и травматичная операция.
А вообще обращаться за медицинской помощью обязательно с любой травмой носа. Прежде всего для того, чтобы исключить наиболее опасное осложнение при переломе – гематому носовой перегородки. Если при этом осложнении оставить все, как есть, то неминуемо возникнет нагноение, абсцесс и дальнейшее расплавление хряща носа, отчего тот впоследствии приобретет уродливую форму. Самые же частые последствия перелома носа, оставшегося без лечения, – это хронический ринит с нарушением носового дыхания.
Ошибка № 3
Ехать в травмпункт. Лучше доставить пострадавшего в приемное отделение скоропомощной больницы. Лучше туда, где есть лор-отделения. Там пострадавшему окажут более квалифицированную помощь.
Ошибка № 4
Везти пострадавшего лежа. Больного в дороге нужно держать в положении полусидя, откинув голову назад. Остановить кровь из носа помогут стерильные ватные тампоны, или можно осторожно прижать ноздрю к носовой перегородке. К носу следует приложить пакет со льдом.
На заметку
- В больнице после осмотра и проведения рино- или эндоскопии (инструментальный осмотр полости носа) лор должен назначить больному рентгенограмму костей носа. На основании этих исследований ставится диагноз, и если нужна операция, намечается ее стратегия. Если отек носа еще не успел развиться, операцию лучше провести немедленно. Если же налицо отек, то пострадавшего на недельку отправят домой.
- Операция (репозиция костных фрагментов) может проводиться под местным или общим наркозом. Подросткам и взрослым, как правило, «чинят» носы под местной (чаще аппликационной) анестезией. Во время операции хирург с помощью особых инструментов (элеваторов, похожих на узкую лопатку) и собственных пальцев собирает разломанный нос заново. А затем фиксирует его изнутри специальными тампонами, а снаружи – гипсом или термопластиком.

- Тампоны вынимаются через 1–2 дня после операции, гипс снимают примерно через неделю. В течение месяца надо беречь нос от повторной травмы и инфекций. Спать лучше, не утыкаясь в подушку.
Лечение перелома носа — цены на диагностику перелома носа в «СМ-Клиника»
Лечение перелома носа преследует ряд целей:- Снижение выраженности болевого синдрома.
- Остановка кровотечения.
- Репозиция отломков костей и стабилизация их правильного положения.
Для достижения этих целей с успехом используются как консервативные, так и оперативные методики. Выбор тактики лечения пациента зависит от особенностей конкретного клинического случая и выраженности повреждения тканей.
Консервативное лечение
В 70-75% случаев успешно вылечить перелом носа можно консервативным путем. В основе консервативного подхода лежит качественное обезболивание пораженного участка и фиксация костных отломков. Для борьбы с болью и локальным отеком пациенту назначаются нестероидные противовоспалительные средства (НПВП). В первые часы после травмы рекомендуется прикладывать к поврежденному участку холод, чтобы уменьшить выход плазмы из поврежденных сосудов. Для этого можно использовать специальный мешочек со льдом. В быту проще взять замороженные продукты, обернуть полотенцем и прикладывать к месту травмы.С целью обездвиживания поврежденных костей накладывается фиксирующая повязка. Первые несколько дней после получения травмы рекомендуется спать на спине, чтобы во сне не сместить фиксаторы. Постоянное удерживание головы выше уровня сердца (сон с приподнятой головой) уменьшает прогрессирование отека.
В случае перелома носа со смещением костей отоларинголог может попытаться восстановить их правильное положение мануальными приемами под адекватным обезболиванием. Если такой подход не привел к достижению желаемого результата, то проводится оперативное вмешательство.
Оперативное лечение
Операция при лечении перелома носа требуется при открытых переломах с выраженным смещением костных осколков. Хирургическое вмешательство преследует несколько целей:
Хирургическое вмешательство преследует несколько целей:- остановка кровотечения;
- возобновление целостности мягких тканей;
- репозиция костей.
При сопутствующем повреждении других костей черепа может потребоваться полноценная черепно-лицевая пластика. В таких случаях пациента госпитализируют, проводят предоперационную подготовку и выполняют хирургическое вмешательство. Объем и сложность операции напрямую зависит от степени тяжести и обширности повреждения.
Репозиция костей носа у детей и подростков в Москве
Нос – самая «выдающаяся» и потому самая травмируемая часть тела у детей. Падение с велосипеда или спортивных снарядов, драки, удар по лицу качелями или мячом – вот лишь несколько причин, в результате которых нос может быть сломан. Родителям важно знать о симптомах такой травмы, чтобы своевременно обратиться к врачу и принять необходимые меры. Запоздалая медицинская помощь или ее отсутствие могут привести к ярко выраженным косметическим дефектам и проблемам с дыханием.Высококвалифицированные детские ЛОР-врачи клиники «СМ-Доктор» проведут быструю и точную диагностику травмы и при необходимости устранят ее последствия – выполнят репозицию костей носа. Суть процедуры – в восстановлении сломанных или смещенных костей мануальным способом или с помощью инструмента.
Симптомы перелома носа
Перелом носа у ребенка легко спутать с сильным ушибом. Однако есть несколько симптомов, которые безоговорочно указывают на серьезную травму:- сильная боль, при которой дети постарше не могут прикоснуться к носу и окружающей области, а малыши плачут;
- отек слизистой носа;
- сильный отек мягких тканей и гематомы в области носа и под глазами;
- видимая деформация носа;
- затруднение носового дыхания.
Кроме того, перелом носа может сопровождаться обильным или скудным кровотечением (внешним или внутренним).
 Если ребенок получил травму носа и вы обнаружили хотя бы один из перечисленных симптомов, обязательно обратитесь к врачу для проведения обследования и уточнения диагноза. Ни в коем случае не пытайтесь самостоятельно определить характер травмы у ребенка!
Если ребенок получил травму носа и вы обнаружили хотя бы один из перечисленных симптомов, обязательно обратитесь к врачу для проведения обследования и уточнения диагноза. Ни в коем случае не пытайтесь самостоятельно определить характер травмы у ребенка!Диагностика перелома носа
Сильный отек после перелома носа сохраняется в течение 2–3 дней, поэтому внешнего осмотра врачом может быть недостаточно. Наших маленьких пациентов с подозрением на перелом осматривает отоларинголог, им проводят рентгенографию носа и придаточных пазух, при необходимости – эндоскопическое исследование.Подготовка к операции по репозиции костей носа
Репозиция костей носа – неэкстренная операция, поэтому в нашей клинике ее проводят после комплексной подготовки. Дети сдают лабораторные анализы крови и мочи, получают консультацию стоматолога и кардиолога. Процедура проводится с использованием общего наркоза, поэтому юных пациентов обязательно консультирует врач-анестезиолог. Если у ребенка есть хронические заболевания, вы можете дополнительно проконсультироваться с врачами-специалистами (неврологом, аллергологом, эндокринологом и т.д.). Заключение о допуске к операции выдает педиатр после изучения данных обследования.Подробнее о комплексной предоперационной подготовке >>>
Как проводится репозиция костей носа
Время операции: 20 мин
Эндоскопическая операция
В стационаре: до 12 часов
Общий (масочный) наркоз
Оптимальное время для проведения операции – спустя несколько часов после травмы либо через 2–3 дня, но не позднее 2 недель. Наши лор-хирурги отлично владеют всеми методиками репозиции костей носа и выбирают оптимальный вариант в зависимости от ситуации.При незначительных повреждениях для фиксации костей бывает достаточно передней тампонады носа. В этом случае доктор вводит в ноздри специальные тампоны, которые приподнимают и фиксируют костные отломки.
Если был диагностирован закрытый перелом носа со смещением в сторону, ЛОР-хирург применяет пальцевый метод. Врач только руками, без использования инструментов, возвращает кости в исходное положение.
Если же травма характеризуется западением спинки носа и наличием большого количества отломков, доктор с помощью специального инструмента – элеватора – приподнимает кости и фиксирует их в нужном положении.
Репозиция костей носа – болезненная процедура, поэтому в нашей клинике ее проводят с использованием интубационного наркоза. Во время операции ребенок будет спать и не ощутит даже малейшего дискомфорта.
Реабилитация после репозиции костей носа
Для предотвращения развития осложнений (носовых кровотечений) мы оставляем ребенка в стационаре на срок от 12 часов до суток – все это время с ним могут находиться родители или близкие родственники. При выписке отоларинголог назначит дату следующего визита – для удаления тампонов, гипса или контрольного осмотра.В течение 2–3 дней юного пациента могут беспокоить болевые ощущения в области носа. Для снятия симптомов наш врач порекомендует обезболивающие препараты в соответствии с возрастом. На 2 недели следует ограничить физические нагрузки и любые воздействия на нос: нельзя носить очки, трогать, спать носом в подушку и т.д. Не стоит злоупотреблять и тепловыми процедурами (принимать ванну, ходить в баню или сауну), так как они могут спровоцировать носовое кровотечение.
При соблюдении этих простых рекомендаций ваш ребенок быстро восстановится без последствий для здоровья и забудет о неприятных ощущениях.
Преимущества проведения репозиции костей носа в клинике «СМ-Доктор»
- Высококвалифицированные и внимательные ЛОР-хирурги делают все возможное для восстановления носа ребенка
- Вы сможете находиться вместе с ребенком до и после операции столько, сколько необходимо – у нас созданы комфортные условия для совместного пребывания
- При необходимости вы можете получить консультации других врачей-специалистов
Записаться на приём или задать вопросы можно круглосуточно по телефону +7 (495) 292-59-86
Травма носа у ребенка
Нос – наиболее выступающая, рельефная и заметная часть лица.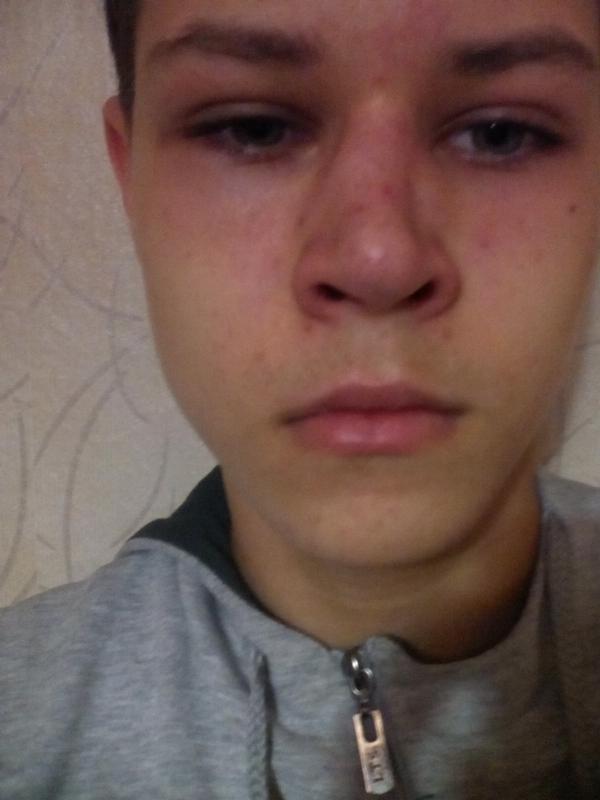 Поэтому в структуре травматических повреждений лор-органов травма носа занимает лидирующее место.
Поэтому в структуре травматических повреждений лор-органов травма носа занимает лидирующее место.
Причины травмы носа у ребенка весьма разнообразны: бытовые, криминальные, спортивные, боевые, автотравма и т.д. Серьёзное повреждение носа может произойти в первые минуты жизни при прохождении младенца через родовые пути при неправильном ведении родов у матери.
Признаки травмы носа у ребенка
Перелом скелета носа у своего ребёнка можно заподозрить если после произошедшей травмы отмечается сильное носовое кровотечение, появилась припухлость и изменение формы носа, рассечена кожа спинки носа, выражен болевой симптом. Тревожными симптомами также являются синяки вокруг обоих глаз и жидкие липкие выделения из носа: возможно травма носа сопровождается переломом основания черепа. Нарастание припухлости и покраснения носа, сопровождающееся повышением температуры тела, свидетельствуют об инфицировании травмированных тканей.
Лечение травмы носа
Лечение травматических деформаций носа у детей – хирургическое вправление смещённых отломков скелета носа под общим обезболиванием с последующей тампонадой носа для фиксации заданного правильного положения отломков. Наилучшие косметические результаты хирургического лечения отмечаются в первые 10 дней после произошедшей травмы. Позднее отломки начинают срастаться в неправильном положении и вправление их становится проблематичным.
| ДО | ПОСЛЕ |
Особенности травмы носа у детей
Особенностью травмы носа детского возраста является то, что ввиду маленьких анатомических размеров носа и быстро развивающегося травматического отёка наружная деформация внешне малозаметна. Поэтому после любого, даже, казалось бы, незначительного ушиба носа, ребёнка следует не откладывая показать оториноларингологу. Кроме того, если Вашему ребёнку травма носа была нанесена обидчиком умышленно и планируется судебное разбирательство, то необходимо пройти медицинское освидетельствование тяжести нанесённых повреждений. Ранний осмотр полости носа эндоскопической оптикой и рентгенологическое обследование позволяют своевременно выявить внешне скрытые повреждения и своевременно начать их лечение. В противном случае с возрастом, в ходе роста повреждённого скелета носа может развиться его наружная деформация, а прогрессирующее искривление сломанной перегородки носа может полностью выключить носовое дыхание.
Ранний осмотр полости носа эндоскопической оптикой и рентгенологическое обследование позволяют своевременно выявить внешне скрытые повреждения и своевременно начать их лечение. В противном случае с возрастом, в ходе роста повреждённого скелета носа может развиться его наружная деформация, а прогрессирующее искривление сломанной перегородки носа может полностью выключить носовое дыхание.
Не расстраивайтесь, если по каким-либо причинам необходимое Вашему ребёнку хирургическое лечение перелома скелета носа не было проведено своевременно. В детском отделении нашего Центра давно разработаны и успешно используются авторские методики коррекции деформаций перегородки и наружного носа (риносептопластика), адаптированные для детей различного возраста после ранее перенесённой травмы.
Записаться на приём в регистратуре нашего Центра к доктору мед. наук Рыбалкину С.В. можно по тел.: 8(499) 968-69-12.
основные признаки и методы коррекции
Как определить перелом носа? — журнал «Рутвет»
- Как понять, что сломан нос: признаки и нюансы?
- Как понять, что сломан нос, и что делать дальше?
- Возможные осложнения при переломах носа
В большинстве случаев перелом носа является следствием получения прямого удара, который может быть даже ударом мяча во время безобидной игры. Но так как подобное случается чуть ли не на постоянной основе, то мы привыкли не воспринимать это всерьез. Но стоит учитывать, что иногда это может повлечь за собой более серьезные последствия, и поэтому возникает естественный вопрос – как понять, сломан нос или нет, и стоит ли обращаться к врачу?
Во-первых, стоит помнить, что перелом может быть двух видов – открытый и закрытый. В случае с открытым переломом нарушается целостность кожи, а также в ране могут проглядываться осколки из-за повреждения носовой перегородки. При закрытом же переломе кожный покров остается неповрежденным, а кровотечение наблюдается не настолько обильное, хоть и все равно сильное.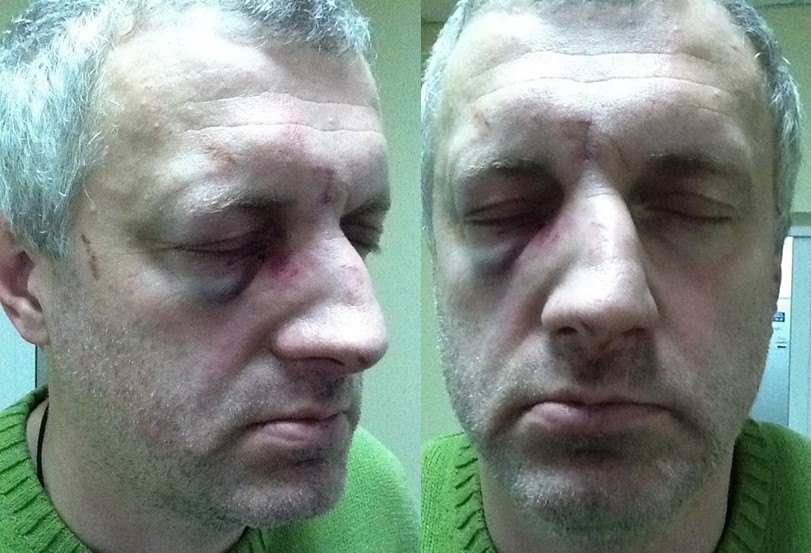
Но для обычного человека их сложно различить, тем более, после получения травмы, поэтому помощь врача в таком случае необходима. Главная проблема заключается в сильной кровопотере, из-за чего зачастую и возникают трудности с определением степени тяжести повреждения.
Как понять, что сломан нос: признаки и нюансы?
Однако, несмотря на сложности, чтобы понять, как узнать, сломан нос или нет, достаточно запомнить основные признаки перелома:
- естественно, наиболее явный признак – сильное кровотечение, которое не наблюдается при менее значительных травмах вроде ушиба. Однако не стоит сразу заблуждаться – кровопотеря может являться симптомом не только перелома, но и других проблем с носом;
- так как при переломе страдает перегородка и наружный нос, то невооруженным взглядом видны изменения формы носа;
- самыми общими признаками считается возникновение болевых ощущений и серьезных проблем с дыханием;
- еще один фактор перелома – появление гематомы у носа или в области глаз.
Нужно быть крайне осторожным при подозрении на перелом, так как кровотечение обычно в таких ситуациях крайне сильное, и его бывает проблематично остановить своими силами.
Другой важный вопрос, который часто возникает – как узнать, сломан нос или нет после удара? Ведь многие, особенно дети, практически ежедневно ударяются носом или получают повреждения во время подвижных игр. Поэтому необходимо уметь отличать, сломан нос у ребенка, или же это простой ушиб. В первую очередь стоит аккуратно ощупать нос, стараясь не переусердствовать.
Смотрите видео о том, как понять, что нос сломан.
Если это все же ушиб, то прикосновения не должны причинять слишком болезненные ощущения. К тому же, дыхание хоть и затруднено, но не до критичной степени. Если вы убедились, что имеете дело с ушибом, то с помощью холодных компрессов необходимо постараться остановить кровотечение. К тому же, в отличие от перелома, не должно возникнуть никаких осложнений, а травма пройдет через пару недель.
Как понять, что сломан нос, и что делать дальше?
Если после осмотра все же стало ясно, что травма гораздо серьезнее ушиба, то необходимо как можно скорее оказать первую помощь. Нельзя паниковать, ведь в том случае, когда сломан нос, что делать точно нельзя – это необдуманные и неосторожные действия. В первую очередь пострадавшего усаживают так, чтобы кровь не попадала в дыхательные пути – для этого наклоняется голова и тело. Также, чтобы ненадолго приостановить кровотечение и предотвратить отечность, следует приложить к месту травмы лед или что-нибудь холодное.
Даже если после выполнения всех необходимых мер по оказанию первой помощи кажется, что все в порядке, нужно вызвать врачей и доставить пострадавшего в больницу. Там специалисты проведут тщательный осмотр и установят точный диагноз. Дело в том, что при подобных травмах часто возникает подозрение на повреждение черепа – также не стоит забывать, что в таких случаях нельзя переворачивать человека.
Читайте о склерозе суставов и костей. А также о том, что должно быть в аптечке у туриста.
Следующий вопрос, возникающий после того, как у человека был сломан нос – как выпрямить его, чтобы он стал как прежде. И первое же правило, которое нужно запомнить – нельзя пытаться сделать это самостоятельно. В случае ошибки ваши действия могут привести только к еще большей травме и возникновению осложнений. Именно поэтому так важно своевременное обращение к специалисту.
Возможные осложнения при переломах носа
В первую очередь, осложнения проявляются в виде искривления перегородки. Такие последствия возникают не только вследствие переломов носа, но также и из-за незначительных повреждений вроде удара мячом. Также это способствует нарушению дыхания, из-за чего может возникнуть хронический насморк и начаться воспаление в придаточных пазухах.
Кроме того, последствия могут нести и иной характер. Так, часто перелом костей влечет за собой развитие таких болезней, как хронический ринит и синусит. Чтобы этого избежать, необходимо устранить искривление, но возможно это только с помощью хирургического вмешательства.
Чтобы этого избежать, необходимо устранить искривление, но возможно это только с помощью хирургического вмешательства.
Наиболее неудачным стечением обстоятельств является попадание инфекции при открытом переломе. В связи с этим общее состояние пострадавшего ухудшается, а заживление травмы замедляется. Когда повреждение более серьезное, то может привести к перелому костей черепа, а также повредить оболочки мозга. При попадании инфекции в эту область высока вероятность развития менингита.
В связи с тем, что у подавляющего количества людей нос чаще всего оказывается травмированным, стоит быть крайне осторожным в подобных ситуациях. Ни в коем случае не предпринимайте попытки самостоятельно установить диагноз и, тем более, вправить нос. Единственное, что врачи допускают – оказание первой помощи, ведь иногда выполнение определенных действий на ранних стадиях травмы моет повлиять на все последующее лечение. Что бы ни случилось, даже при оказании помощи необходимо обращаться к специализированным врачам, которые проведут осмотр и скажут, что необходимо делать дальше. Они же при необходимости направят на конкретное лечение и вправят перегородку, если она была повреждена.
Подозреваете ли вы на перелом носа? Как это произошло? Опишите свои события и спросите совета в комментариях! А также смотрите видео о том, что из себя представляет перелом носа.
youtube.com/embed/2nB-ZL3U3TA?feature=oembed» frameborder=»0″ allow=»accelerometer; autoplay; encrypted-media; gyroscope; picture-in-picture» allowfullscreen=»»/>
Симптомы в зависимости от формы перелома
Если речь идет об открытом переломе, то в таком случае повреждается кожный покров, через который заметны осколки раны. Это более серьёзный тип травмирования, при котором часто инфекция проникает внутрь организма, а кровопотери гораздо серьезнее.
При закрытом переломе целостность кожи не нарушается и могут появиться симптомы, описанные в статье. Не обойтись без отечности места, на которое пришелся удар. К дополнительному признаку такого состояния можно отнести выделение слизи, которое наблюдается не всегда.
Признаки сломанного носа: как понять, что сломан
Нередко перелом носовой кости диагностируют у детей и мужчин. Причин здесь может быть большое количество, но чаще всего это спорт, драки, а также травмы бытового характера. Порой люди не могут точно понять, что это – перелом или ушиб носа.
Они не обращаются вовремя за помощью к врачу, в результате чего кость приживается неверно или же возникает ряд осложнений, для устранения которых уже не обойтись без операции. Чтобы этого не произошло, необходимо знать симптомы переломанного носа у детей и взрослых.
Первые симптомы
Наблюдать первую симптоматику переломанного носа можно при поражении основания черепа головы. Нередко перелом сопровождается травмами шеи. В таком случае помощь специалиста нужна немедленная. Распознать перелом носа можно по следующим признакам:
- У пострадавшего сильный шок, который может закончиться обмороком.

- Возникает тошноты, рвота и головокружение.
- При сломанном носе имеет место кровотечение. Причем может быть настолько сильным, что его не всегда удается так просто остановить. Но кровь может выделяться не значительно, а после предпринятых действий по ее остановке она не выделяется. Также читайте, по каким еще причинам может идти кровь из носа у детей и взрослых.
- Во время прощупывания пострадавший жалуется на сильную боль. Если ребенок слишком мал и не может разговаривать, то при касании к носу у него возникает сильный крик, плач.
- При пальпации можно обнаружить подвижность носовой перегородки.
- Из носовой полости может выделяться слизь.
Вторичные симптомы
Последующая симптоматика сломанного носа будет заметна при внешнем его осмотре. По времени это где-то через 12 часов.
Симптомы здесь могут быть следующими:
- Нос припухлый, а около него присутствует отечность.
- При прикладывании холодного компресса отечность уходит только через 2 дня. Если не предпринимать никаких действий, то сойдет он через 5 суток.
- Около глаз, на скулах и на конъюнктивах глаз рассматриваются кровоподтеки.
- Если имеет место сильная травма носа, то поражение могут получить кожные покровы.
- Деформация формы носа.
- На перегородке может сформироваться гематома. При этом отмечается затрудненное дыхание. Купировать гематому удается только оперативным путем.
Степень поражения не всегда соответствует внешним изменениям.
Гематомы на лице могут образоваться даже при условии, что при переломе на кости носа возникли микротрещины. А вот при сильном поражении клиническая картина будет скудной. Возникают вторичные симптомы через пару дней. При этом отек лица и нарушенное дыхание остается.
Нередко при переломе носа отмечается подъем температуры. Если имеются осколки, то наблюдается излишняя подвижность кости. Может быть обнаружен ринокифоз – это процесс, в результате которого образуется горб на носу.
Может быть обнаружен ринокифоз – это процесс, в результате которого образуется горб на носу.
На видео- признаки сломанного носа:
Также ко вторичным симптомам можно отнести:
- расширение носа;
- возникновение тонкого узкого носа;
- приплюснутость внешнего носа;
- сплющивание носа после травмы;
- костная ткань становится мягкой.
А вот как стоит использовать Гексорал спрей при беременности, и насколько он эффективен, поможет понять данная информация.
Как стоит использовать и применять Биопарокс детям в нос, очень подробно рассказывается в данной статье.
Также будет интересно узнать о том, можно ли и нужно ли вообще дышать над картошкой при беременности: https://prolor.ru/g/lechenie/stoit-dyshat-nad-kartoshkoj-pri-prostude-kashle.html
Почему постоянно закладывает нос без насморка, и какие средства стоит применять, поможет понять данная информация.
Если наблюдается укорочение спинки носа, то это говорит о наличии вколоченного вида перелома. Он является очень сложным и опасным, ведь при нем отломок поражённой кости может повредить черепную стенку с дальнейшим продвижением осколка в полость черепа и мозгу. А это уже самое тяжелое осложнение. Подобные признаки могут иметь место даже при условии, что кости не задеты, а поражение получила только хрящевая часть носовой полости.
Чтобы точно это определить, необходимо направиться на рентген, который в этом случае остается жизненно важной процедурой. Крайне часто при переломе носа симптоматика может быть схожей с переломом костей основания черепа.
Еще стоит отметить наличие аномального размера зрачка, он не реагирует на свет, у пациента снижается зрение, возникают сложности с дыханием. При рассматривании любого объекта может наблюдаться раздвоение. Это симптом, который получил название «двойное зрение». Возникает оно в результате того, что на глазодвигательные мышцы оказывает давление отек. Нередко зрение может исчезнуть полностью.
Нередко зрение может исчезнуть полностью.
Когда орбиты глаз находятся в окружении кровоподтеков, которые симметричны, то это явление получило название симптом очков. Это говорит о том, что имеет место сотрясение мозга. Если возникло обильное выделение крови из носа, то это признак перелома основания черепа. Для диагностики необходимо провести МРТ и КТ.
Обратиться за квалифицированной помощью врача необходимо, как только были обнаружены представленные симптомы перелома носа. Таким образом, можно будет облегчить состояние пациента и не дать развиться тяжелым осложнениям.
Симптоматика присоединения инфекции при переломе
Перелом носа оставляет за собой не только боль, но и кровоточащие ранки. Если их не обработать как следует, то это может стать причиной проникновения инфекции. Произойти этот процесс может довольно быстро, что в результате приводит к серьезным последствиям.
Распознать этот патологический процесс можно по ряду симптомов, к которым стоит отнести:
- покраснение в области пораженного носа;
- подъем температурных показателей тела;
- болевой синдром и отек тканей;
- размягчение тканей, которое указывает на формирование абсцесса.
Если внимательно ознакомиться с представленной симптоматикой, то можно будет вовремя среагировать в случае наступления перелома носа. Кроме этого, не всегда удается остановить кровотечение собственными усилиями. Нужно как можно быстрее доставить пострадавшего в больницу. Еще нельзя давать ему сморкаться при такой травме.
А вот можно ли греть нос при гайморите, и насколько это эффективно. очень подробно рассказывается в данной статье.
Также будет интересно узнать о том, как лечить заложенность носа народными средствами, и какие средства самые лучшие.
А вот что делать, когда першит в горле при беременности, и какие средства стоит применять в первую очередь, очень подробно рассказывается в данной статье.
Для тех кто хочет больше узнать о том, что можно от насморка во время беременности, и какие средства самые лучшие, рассказывается в данной статье.
А вот как капать Альбуцид в нос ребенку, и насколько это эффективно. рассказывается в данной статье.
Это может привести к проникновению воздуха под кожу, что станет причиной развития подкожной эмфиреземы (заболевание дыхательных путей, при котором расширяются воздушные пространства дистальных бронхиол).
Перелом носа – это тяжелая травма, которая кроме боли и отека несет в себе большую опасность. Если лечение будет оказано не вовремя или неправильно, то это может привести к развитию очень тяжелых и необратимых последствий. Теперь, когда стали понятны симптомы перелома носа, можно будет не медлить, а приложить все усилия для того, чтобы снизить неприятные ощущения, остановить кровотечение и отечность. На этом лечение не окончено, так как пострадавшего немедленно доставить в больницу для последующей диагностики и терапии.
Лечение
Каким будет лечение перелома носа зависит от степени тяжести повреждения. Определить это должен врач-травматолог или ЛОР после проведения исследований деформации наружного и внутреннего носа.
Если закрытый перелом носа спровоцировал кровотечение, больного усаживают прямо, вставляя в ноздри ватные тампоны, пропитанные сосудосуживающим раствором.
При открытом повреждении больному делают прививку от инфекционного поражения слизистой.
Если перелом носа со смещением не повредил кожные покровы, тяжесть была диагностирована средняя или незначительная, терапия ограничивается приемом обезболивающих препаратов и наложением компрессов.
Лечение осложняется, когда диагностируется перелом перегородки носа с явным смещением или раздробленностью хряща.
В такой ситуации необходима репозиция. Ее проводит исключительно в первые две недели после ушиба наружного носа.
Во время реконструкции врач делает местную анестезию и вправляет вручную все поломанные кусочки хрящевой перегородки.
Оперативное вмешательство — это наиболее серьезны способ исправления деформации.
Требуется в тех случаях, когда перелом спинки носа повлек за собой сильное разрушение тканей, нагноение, открытое ранение, что впоследствии повлияло на качество общего здоровья человека.
Восстановительный период после операции длится 10 дней.
Как понять сломан ли нос?
Признаки, которые определяют, сломан ли нос
Повредить данный орган можно в быту, на производстве, в драке. Способов огромное количество. Как понять сломан ли нос
? Если наблюдаются признаки, приведенные ниже, то ответ утвердительный:
- Кровотечение из носа не прекращается;
- Множественные лицевые гематомы;
- Трудность вдыхать воздух носом;
- Деформированная перегородка;
- Режущая боль.
Подвергаются данным травмам молодые люди от 16 до 45 лет. Для определения полной картины необходимо обратиться к отоларингологу или травматологу. Благодаря эндоскопическому обследованию и риноскопии сегодня можно точно сказать, поврежден ли хрящевой или костныйфрагмент органа. Не все случаи включают данные повреждения.
Виды переломов носа
Травматологи выделяют такие виды костных носовых переломов:
- Без смещения Как говорится, отделаться легким испугом. В наличии лишь трещинки и небольшое искривление.
- Со смещением Повреждения более серьезные со смещенными костями и хрящами.
- Закрытый Наружные ткани не утрачивают целостности.
- Открытые Ранение с виднеющимися осколками костей.
Когда нарушается анатомическая структура перегородки, могут возникать осложнения в виде астмы, нервные воспаления. Конечно, самый опасный – это открытый перелом, в котором развитие бактериальной микрофлоры в разы больше, чем при других травмах. Потому обращение за медицинской помощью обязательно. Из чего состоит нос? Внешнюю часть носа составляют:
- Перегородка;
- Крылья;
- Верхушка;
- Корень.
Форма органа включает в себя костные, хрящевые части. Первой нарушается перегородка при травме, так как передняя ее часть хрящевая, а задняя – костная. Самыми распространёнными местами, где можно получить травму являются:
Самыми распространёнными местами, где можно получить травму являются:
- Автомобильная катастрофа;
- Драка;
- Спортивные тренировки;
- На производстве;
- Упасть с высоты;
- При военном исполнении.
Повреждения носа также нарушают обоняние, правильное дыхание. Не вправляйте нос самостоятельно, усугублять ситуацию не стоит, обратитесь в медицинский пункт.
Как убедиться, что перелом отсутствует?
Ударившись лицом, сразу возникает вопрос: сломан ли нос
и отсутствует ли перелом?
Как понять
? Выполнив следующие действия, можно это определить:
- Ощупайте нос, уделите внимание ощущениям, где болит, насколько сильная боль. Если форма органа не изменилась, то кости с хрящами не задеты.
- Дышите! Если перелома нет, то дыхание не сильно затруднится.
- Кровотечение остановится в течение нескольких минут.
После удара не стоит делать резких движений головой во избежание попадания крови в придаточные пазухи.
Видео: «Искривление носовой перегородки. Что мешает дышать»
Классификация переломов
Перед тем как определить перелом носа, нужно выяснить, какие бывают виды лицевых травм. В зависимости от того или иного типа повреждений будет применяться наиболее подходящая тактика лечения. В травматологии существует следующая классификация переломов носовых костей:
- без смещения – один из самых легких типов повреждений, при которых в костях обнаруживаются незначительные трещины и искривления;
- со смещением – серьезная травма, характеризующаяся смещением костных и хрящевых структур относительного первоначального расположения;
- закрытые – патологии, при которых отсутствует нарушение целостности наружных тканей;
- открытые – на месте травмы образуется открытая раневая поверхность, из которой видны осколки костной ткани.
Нарушение анатомического строения носовой перегородки может повлечь за собой осложнения – астматические приступы и воспаление периферических нервов.
Наиболее опасными считаются открытые переломы. Раны представляют собой подходящую среду для развития бактериальной инфекции. Поэтому детям и взрослым, получившим открытый перелом носа, рекомендуется сразу же обращаться за квалифицированной медицинской помощью.
Как узнать сломан ли нос
7 августа 2011
Автор КакПросто!
Нос человека состоит из костной части и хрящевой части. Спинка носа образована носовыми костями и лобными отростками верхней челюсти, а кончик и крылья носа представлены хрящевой тканью. Перегородка носа в передних отделах имеет хрящевой скелет, а в задних — костный. Поскольку нос – самая выдающаяся часть лица, то он и травмируется чаще других образований лицевой области. 40% всех травм этой области – это травмы носа, в т.ч. и его перелом. Как узнать, сломан ли нос?
Инструкция
Запомните, что перелом носа всегда сопровождается кровотечением, порой даже обильным. При этом не следует забывать, что далеко не во всех случаях носовое кровотечение означает, что нос сломан. Ощупайте нос. Если вы почувствовали ярко выраженный болевой синдром, то это уже может быть признаком того, что носовая кость сломана. В этом случае необходимо срочно обратиться за медицинской помощью. Как правило, при переломе носовой кости возникает сильный отек в области приложения удара. С течением времени также могут появиться синяки под глазами, их еще называют симптомом «очков».
Обратите внимание на нос. Он может изменить форму, наблюдается его смещение или западение. Носовое дыхание в этот момент может становиться затрудненным (в наиболее тяжелых случаях вообще невозможным).
При первых подозрениях на перелом носовой перегородки следует обязательно доставить пострадавшего в медицинское учреждение. Диагностика перелома костей носа начинается с врачебного осмотра, в ходе которого выясняется характер полученной травмы.
При визуальном осмотре доктор может определить изменение формы носа и выраженный отек в месте удара.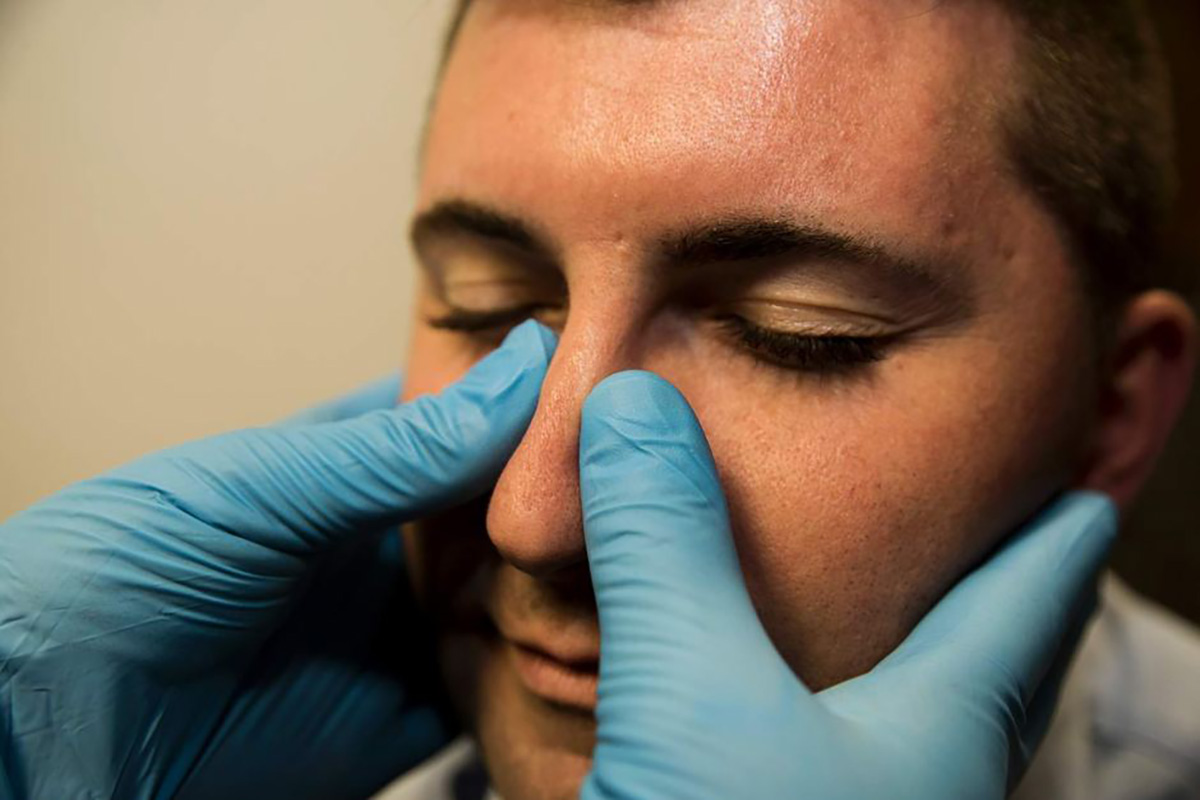 При пальпации (то есть ощупывании) может определиться крепитация отломков (хруст), а также выраженные болевые ощущения.
При пальпации (то есть ощупывании) может определиться крепитация отломков (хруст), а также выраженные болевые ощущения.
Если отсутствуют видимые признаки смещения носа, пострадавшего для точности диагностики необходимо направить на рентгенографию костей носа в боковой проекции. После уточнения диагноза (есть смещение или же нет) решается вопрос о проведении репозиции костей (то есть «вправления», установки отломков костей на место) и дальнейшего хода лечения пациента.
Обратите внимание
Ни в коем случае не пытайтесь вправить нос самостоятельно.
Полезный совет
При повреждении носа до осмотра врача необходимо приложить холод. Это поможет снять отек и слегка уменьшит болевой синдром.
Источники:
- как понять что перелом
Совет полезен?
Статьи медицинского характера на Сайте предоставляются исключительно в качестве справочных материалов и не считаются достаточной консультацией, диагностикой или назначенным врачом методом лечения. Контент Сайта не заменяет профессиональную медицинскую консультацию, осмотр врача, диагностику или лечение. Информация на Сайте не предназначена для самостоятельной постановки диагноза, назначения медикаментозного или иного лечения. При любых обстоятельствах Администрация или авторы указанных материалов не несут ответственности за любые убытки, возникшие у Пользователей в результате использования таких материалов.
Похожие советы
Виды травм носа
В медицине принято различать:
- переломы, имеющие закрытую или открытую форму без смещения и деформации носа снаружи;
- переломы, имеющие закрытую или открытую форму со смещением и деформацией;
- переломы и искривления перегородки носа.
Открытый перелом отличается от закрытого наличием раны, через которую видна поврежденная кость или ее обломки. Понятно, что такая травма чревата обильной кровопотерей и развитием инфекций.
Довольночасто, особенно у детей, встречается и разъединение носовых костей по так называемым костным швам в силу их нестойкости по сравнению с костью. Если же травма была особенно сильной, то кости могут оказаться полностью расплющенными и при этом западать.
Если же травма была особенно сильной, то кости могут оказаться полностью расплющенными и при этом западать.
Как видите, перелом носа в некоторых случаях трудно спутать с чем-то другим. Очень важно не пытаться как-либо исправить его до обращения к врачу-травматологу!
Более серьезными симптомами, например, тяжелого перелома решетчатой пластинки и разрыва твердой мозговой оболочки, может оказаться вытекание из носа прозрачной жидкости (т. н. ликворея) при наклонах головы вперед.
Кроме этого, указывают на имеющиеся тяжелые травмы головы и перелом носа признаки, которые никак нельзя проигнорировать:
- аномальный размер зрачка, отсутствие его реакции на свет;
- спутанность или потеря сознания, даже на короткое время;
- ухудшение зрения;
- затруднение дыхания;
- проблемы с памятью, мышлением, речью, пониманием сказанного, а также потеря даже в малой степени навыков письма или чтения;
- так называемое «двойное зрение»;
- проблемы с остановкой носового кровотечения.
Все перечисленные выше симптомы могут указывать на опасное для жизни пострадавшего состояние. При наличии хотя бы нескольких из них следует срочно обратиться за медицинской помощью!
Признаки сломанного носа
В современном мире никого не удивишь травмами различного характера. Человек может пострадать при любых обстоятельствах, будь-то падение на улице или же результат занятий спортом. Кроме того, среди травм особенно выделяются переломы, и фактически каждый из них человеку может потребоваться определить. Зачастую сложности возникают при переломе носа и, соответственно, человеку становится необходимым знание признаков сломанного носа.
Обычно травмирование носовой перегородки происходит как результат прямого физического воздействия, то есть удара. Естественно, что на лице конкретная область является наименее надежной структурой и при переломе страдает как наружная часть, так и перегородка.
Признаки перелома носа
Перелом носа, как и любой другой может быть открытого и закрытого типажей, однако при закрытом переломе его достаточно сложно отличить от обыкновенного ушиба. Кроме того, необходимо понимать, что самостоятельное диагностирование перелома носа не является точным, а для утверждения результата могут требоваться и дополнительные исследования – рентгенография или компьютерная томограмма. Ежели рассматривать основные симптомы сломанного носа, то имеется возможность указывать на таковые:
Кроме того, необходимо понимать, что самостоятельное диагностирование перелома носа не является точным, а для утверждения результата могут требоваться и дополнительные исследования – рентгенография или компьютерная томограмма. Ежели рассматривать основные симптомы сломанного носа, то имеется возможность указывать на таковые:
- проявления гематомы в области носа и глаз;
- изменение формы наружной его части;
- затрудненность носового дыхания в различной степени;
- длительное и обильное кровотечение;
- боли в области травмирования.
При рассмотрении основных различий закрытого и открытого типажей перелома, то при открытом переломе кровопотеря будет гораздо сильнее, и могут быть заметны осколки в ране.
Помимо, стоит помнить и о том, что открытый перелом носа может нести опасность и с точки зрения заражения через раневую поверхность, что в свою очередь приведет к ухудшению состояния пострадавшего.
Наиболее часто изменения формы носа и большинство смещений перегородки, происходит не в результате непосредственной травмации, а в результате проявляющегося отека – он постепенно сдвигает подвижные части.
Как определить
При необходимости определить перелом носа и отличить его от возможного ушиба, сходного по симптоматике, необходимо осторожно произвести ощупывание всех частей носа. Фактическая картина при наличии перелома должна быть следующей:
- Во время прикосновения к носу проявляется тупой болевой синдром. При этом он будет почти не отличимым от ушиба.
- Отечность окружающих тканей захватывает достаточно обширное пространство на лице.
- Некоторые части носа в процессе ощупывания могут смешаться в ту или иную сторону. Особенностью можно указать тот фактор, что при наличии осколков костных тканей смещаемость частей носа будет более ощутимой.
Несомненно, что ушибы имеют сходные признаки, но при этом они не столь выражены. Основным различием между ушибом и переломом имеется возможность указать на сроки заживления, ведь фактически ушиб проходит спустя пару недель и не приносит никаких последствий.
Первая помощь
После того, как стало ясно, что сломан нос, необходимо оказать первую помощь пострадавшему. Для того чтобы первая помощь не нанесла еще больший вред чем имеется, требуется учитывать определенные правила, которые представлены в следующем списке:
- Пострадавшего необходимо посадить так, чтобы вытекающая из носу кровь не попадала в остальные части дыхательной системы. Фактически, слегка наклонить вперед из обыкновенного сидячего положения.
- В области травмы можно прикладывать охлаждающий компресс. В подобном качестве может служить как лед, так и полотенце, смоченное холодной водой. Это позволит снизить болевой синдром и уменьшить кровотечение.
- В тех ситуациях, когда кровь продолжает идти при компрессе, лучшим вариантом будет воспользоваться марлевыми турундами. Их аккуратно вставляют в ноздри человека с травмой носа.
- Если имеются некоторые подозрения на повреждения в области шейного отдела, то есть основания черепа – пострадавшего не следует переворачивать. Вопрос того как понять что такие повреждения могут быть не относится к основному.
После выполнения обязательных пунктов вызывается неотложная медицинская помощь или же больного доставляют в ближайшее медицинское учреждение. Самостоятельные попытки вправить нос запрещены. Это обуславливается тем фактором, что при неправильном воздействии ситуация может усугубиться, и привести к еще более обширному отеку.
При достаточно своевременном обращении к соответствующему специалисту, сломанный нос достаточно просто вправляется на место. В иных ситуациях требуются такие операции как – ринопластика и ее более сложный аналог риносептопластика.
Симптоматика
Чтобы понять, как определить перелом носа это или ушиб, нужно знать признаки и той и другой травмы. Во втором случае хрящевая структура не деформируются, а страдают мягкие ткани, при этом наблюдается такая картина:
- Из носа течет кровь.
- Отекает и болит место ушиба.

- Мучит рвота и тошнота.
- Ухудшается зрение.
- Возникает резкая головная боль.
- Сильно слезятся глаза.
На участке повреждения видны царапины, кровоподтеки и гематомы, синяки формируются под переносицей. Симптомы, проявляющиеся при ушибе, напоминают признаки трещин в области черепа и других травм.
В мышцах костных образований располагаются нервные рецепторы. Они вызывают боль, которая не прекращается даже на короткое время и усиливается, когда человек пытается вдохнуть воздух.
По нарушению дыхания, что является важным признаком, можно понять перелом носа это или ушиб. При повреждении костных структур, разрываются капилляры, что сопровождается:
- постоянными красными выделениями из ноздрей;
- гиперемией белков глаз;
- сильной рвотой.
Кровь попадает в желудок, уменьшается объем циркуляции. При запоздалой помощи человек может умереть. Непрекращающийся эпистаксис — это признак, который указывает на то, как отличить перелом от ушиба. Вследствие закупорки отверстий носовая полость наполняется кровью, искривляется перегородка. Если кости и хрящи успеют срастись, чтобы исправить дефект, прибегают к ринопластике.
О том, что нарушены твердые структуры, говорит появление синих кругов под глазами. Они возникают, когда кровь попадает под кожу век, однако, гематомы образуются и при травме надбровных дуг, и при ушибе переносицы.
Клинические признаки перелома носа:
- Перелом носа проявляется сильной болью. Больной находится в шоковом или даже в обморочном состоянии.
- Возникает несильное кровотечение из носовых щелей, которое блокируется быстро и самостоятельно. В довольно редких случаях кровь течет ручьем и требует тампонады носа. Такое кровотечение может привести к выраженной кровопотере.
- Кожные покровы и слизистые оболочки повреждаются, что может проявляться скоплением воздуха в поверхностном жировом слое. Во время осмотра врач определяет, сообщается ли рана с полостью носа.

- Затем развивается отечность мягких тканей носа, глаз и скул, появляются кровоподтеки в районе скул и век. Кровоизлияние под кожей возникает в результате повреждения сосудов. Спустя сутки отек носа и окружающих тканей становится обширным. Синяки образуются вокруг носа и под глазами. Заметный отек в зоне приложения удара позволяет узнать, сломан ли нос. Этот симптом в сочетании с болью, деформацией и кровотечением дает характерную клиническую картину перелома носа.
- Затруднение носового дыхание обусловлено смещением костных отломков, деформацией носовой перегородки, нарастанием отека.
- При переломе костных и хрящевых структур носа пальпаторно определяется хруст отломков — явный признак, позволяющий врачу-травматологу поставить правильный диагноз и назначить адекватное лечение.
- Если нос сломан, из него непрерывно выделяется слизь.
- В дальнейшем возможно присоединение инфекции и появление лихорадки, боли и покраснения на месте поражения. Размягчение тканей указывает на начавшийся процесс абсцедирования.
Какой врач лечит перелом костей носа
Травматологи Москвы — последние отзывы
Профессиональный врач. Он ответил мне на все вопросы и дал рекомендации по лечению, которые работают.
Вениамин, 28 марта 2021
Сергей Владимирович внимательно меня выслушал, осмотрел, поставил диагноз и прописал лечение. Он знающий и достойный специалист. Я довольна!
Он знающий и достойный специалист. Я довольна!
Зоя, 28 марта 2021
Не так давно закончилось мое лечение у Руслана Владимировича. Врач великолепный, профессионал своего дела, лечение стоит не малых денег. Зато теперь я спокойно передвигаюсь, не испытывая дискомфорта при передвижении. Огромное спасибо!
Евгения, 25 марта 2021
Артём Юрьевич опросил меня, задавал наводящие вопросы и поставил блокаду. Он был доброжелателен.
Рита, 23 марта 2021
Доктор ответил мне на все вопросы, посмотрел рентгеновский снимок, выписал рецепт и дал рекомендации. Консультация прошла хорошо.
Гузяль, 23 марта 2021
Внимательный и деликатный доктор — профессионал своего дела. Он выслушал мою проблему, понятно все объяснил и дал рекомендации по лечению. Врач дает назначения на бумажке, чтобы была возможность их прочитать и задать вопросы, если что-то будет не понятно.
Он выслушал мою проблему, понятно все объяснил и дал рекомендации по лечению. Врач дает назначения на бумажке, чтобы была возможность их прочитать и задать вопросы, если что-то будет не понятно.
Галина, 23 марта 2021
Вызывали доктора на дом к пациенту с подозрением на инсульт. Доктор подробно объяснил ситуацию и помог принять правильное решение о госпитализации пациента. Мы ему очень благодарны.
Ирина, 28 февраля 2021
Доктор хороший. Он подошел ответственно к своей работе. Батыр Залимханович провел операцию. На повторном приеме врач сделал мне перевязку.
Джамбул, 20 февраля 2021
Приятный и грамотный доктор. Мне нужно было выяснить причину моего заболевания. На приеме он внимательно осмотрел мою ногу и назначил мне дополнительное обследование. Я пришла от других врачей и мне до этого никто так не крутил ногу, хотя она была загипсована.
На приеме он внимательно осмотрел мою ногу и назначил мне дополнительное обследование. Я пришла от других врачей и мне до этого никто так не крутил ногу, хотя она была загипсована.
Галина, 19 января 2021
Доктор хороший и человечный. Он всё мне рассказал и провел процедуру. Я всем советую этого врача и приду на повторный прием!
Александр, 20 октября 2020
Показать 10 отзывов из 7559Вправить нос – операция по лечению после перелома
Сломанный нос – закономерный и частый исход травмы лица. Если вы попробуете вправить нос самостоятельно, то рискуете обломками костей травмировать мягкие ткани.
Вправление или репозиция костей – серьезная хирургическая манипуляция, которая возвращает правильную форму вашему носу и устраняет последствия перелома. Выполнять процедуру должен ЛОР-врач или хирург и желательно – в первые дни после травмы.
Быстро и эффективно вправить нос после перелома вы можете в клинике «Медквадрат». Большой опыт работы позволяет нашим ЛОР-врачам правильно определять вид перелома. Для каждого пациента врач выбирает оптимальный метод хирургического лечения и способ обезболивания.
Результат своевременного и грамотного вмешательства – полное восстановление нормального дыхания и обоняния. Кости носа срастаются правильно и быстро, а значит, вероятность искривления перегородки и образования горбинки на спинке носа исключена.
Кости носа срастаются правильно и быстро, а значит, вероятность искривления перегородки и образования горбинки на спинке носа исключена.
Какие причины и симптомы переломов носа бывают?
Чаще всего причиной сломанного носа у взрослых становятся драки – 34%, на втором месте – дорожно-транспортные происшествия – 28%, на третьем –спортивные мероприятия – 23%. Маленькие дети обычно ломают нос при падении.
Заподозрить перелом позволяют следующие признаки:
- резкая боль в области носа, которая усиливается во время прикосновения;
- отек, который постепенно увеличивается;
- кровотечение из носа разной силы, которое трудно остановить;
- дышать через нос становится трудно;
- гематомы (синяки) вокруг носа и под глазами;
- красные прожилки в глазных яблоках;
- изменение формы носа: западение спинки, искривление в сторону и т.д.;
- слизистые выделения из носа с прожилками крови.
Через сутки после травмы отек распространяется на скулы и веки, дышать носом становится еще сложнее. При осколочном переломе появляется хруст при ощупывании области носа и патологическая подвижность в этой зоне. Если через 2-3 дня поднялась температура, и кожа вокруг носа покраснела, значит перелом осложнился инфекцией.
Существует несколько видов переломов носа:
- Закрытый – видимые признаки (ссадины и отеки) выражены неявно.
- Открытый – раны на коже, из которых могут видны обломки костей.
- Со смещением и деформацией – нос становится асимметричным (раны на коже при этом могут быть, а могут и не быть).
- Перелом без смещения и деформации.
Вправление носа обязательно проводится, если кости сдвинулись или раскрошились. Врач соединяет осколки носовых костей так, чтобы они срастались быстро и правильно.
Операция проводится не только для того, чтобы вернуть носу прежнюю форму, а пациенту красивый внешний вид.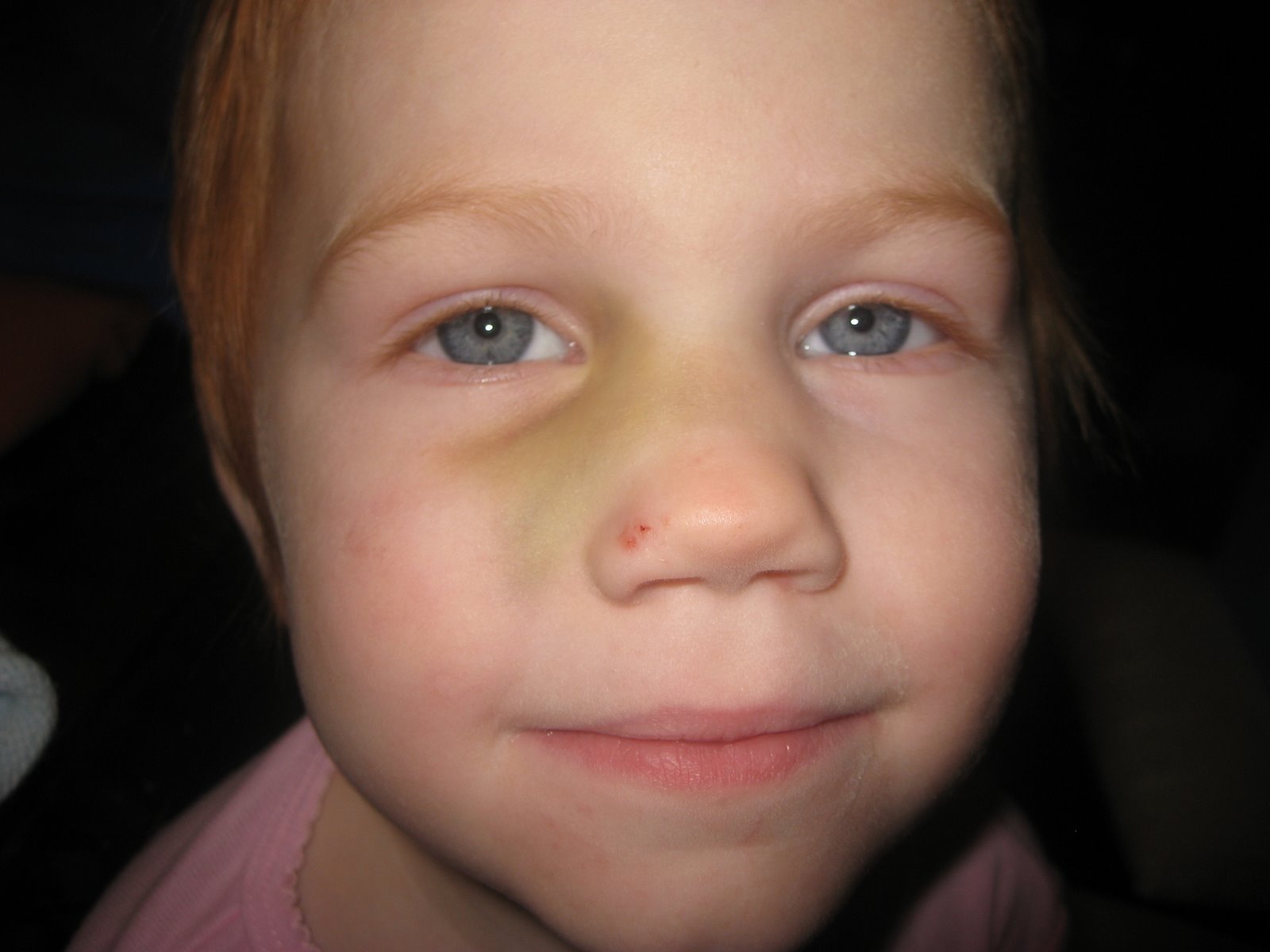 Одна из главных задач хирургического лечения – восстановить нормальное обоняние и носовое дыхание.
Одна из главных задач хирургического лечения – восстановить нормальное обоняние и носовое дыхание.
Как подготовиться к операции по репозиции костей носа?
План подготовки определяет ЛОР-врач, который проводит репозицию.
Обычно она включает:
- общий анализ мочи;
- общий анализ крови;
- рентгенография костей черепа.
Детям, у которых операция проводится под общим наркозом, нужно посетить стоматолога и кардиолога.
При подозрении на внутренние разрывы мягких тканей врач осматривает носовые ходы с помощью риноскопа или эндоскопа.
Симметричные синяки вокруг глаз часто свидетельствуют о переломе костей черепа. Для уточнения диагноза в этом случае специалист направляет пациента на МРТ или КТ обследование костей основания черепа и шейного отдела позвоночника.
Как проходит операция?
Если пациент поступил в экстренном порядке, перед вправлением носа врач вводит анальгетики, успокаивающие и противоотечные препараты.
Для обезболивания у взрослых используются местные анестестетики: спрей лидокаин, инъекции лидокаина или новокаина (инфильтрационная анестезия).
Как только обезболивание подействовало, врач приступает к репозиции.
Вправление носа после перелома проводится несколькими способами:
Применяется при боковом искривлении. ЛОР-врач давит на область деформации до характерного щелчка.
- Инструментальный.
Если причиной перелома стал прямой удар и кости вдавились внутрь, для вправления носа врач использует элеваторы Волкова. Он вводит инструмент в носовой ход, приподнимает осколки костей и возвращает носу нормальную форму.
- Пальце-инструментальный.
Проводится при одновременном переломе носовой перегородки и западении спинки носа.
Все манипуляции выполняются через носовые ходы.
Сразу после процедуры ЛОР-врач проводит переднюю тампонаду, чтобы остановить зафиксировать костные отломки. Снаружи накладывается тугая повязка.
Снаружи накладывается тугая повязка.
При оскольчатых переломах врач накладывает на нос лонгету из гипса и фиксирует ее пластырем.
Как проходит восстановление?
Через 3-4 дня вы приходите в клинику, и специалист удаляет тампоны. Чтобы быстрее спала отечность, ЛОР-врач назначает сосудосуживающие капли. После того, как отек полностью спадает, пациент снова начинает нормально дышать.
Чтобы кости срослись максимально быстро, на время реабилитации не желательно:
- посещать сауну и баню;
- носить очки;
- спать на боку или животе – разрешается спать только на спине;
- заниматься спортом.
В среднем период реабилитации длится 7-14 дней.
В какие сроки проводится операция?
Специалисты рекомендуют проводить вправление носа после перелома в срочном порядке. Оптимальный вариант – от 5 часов до 1 недели после травмы. Ранняя операция позволяет избежать развития осложнений. Уже через 10 дней вправить нос становится сложнее, так как начинает формироваться костная мозоль.
Если с момента травмы прошло больше 3 недель, операцию откладывают на полгода. Сросшиеся кости врач заново ломает и возвращает их в нормальное положение. Операция проводится под общим наркозом.
Какие преимущества есть у пациентов клиники «Медквадрат»?
- Оперирующие ЛОР-врачи с большим стажем.
В наших клиниках правление носа после перелома проводят грамотные врачи с большим практическим опытом. Нашим врачам не страшно доверить свое здоровье.В центре работают специалисты со стажем больше 25 лет и молодые специалисты, которые окончили лучшие российские и зарубежные ВУЗы.
- Мы проводим операции под общим и местным наркозом.
Для вправления носа у детей специалисты используют масочный наркоз. Перед процедурой маленьких пациентов и их родителей обязательно консультирует врач-анестезиолог.
- Стационарное отделение.
После операции пациент может прийти в себя в комфортной палате стационара. В центре на Каширском шоссе действуют 1,2 и 4-х местные палаты. Здесь могут разместиться родители вместе с маленьким ребенком.
- Собственная лабораторно-диагностическая база.
Вам не нужно тратить время и думать, где пройти обследование перед операцией. В нашей клинике вы сдадите анализы мочи и крови, пройдете рентген и эндоскопию на современном оборудовании и осмотр у узких специалистов.
- Комфортные условия.
Наш центр предоставляет медицинские услуги на высоком уровне уже 10 лет. За это время мы наладили все рабочие процессы так, чтобы маленькие и взрослые пациенты чувствовали себя максимально удобно и комфортно:
- при планировании дня и времени операции мы учитываем пожелания клиента;
- вы всегда можете связаться с лечащим врачом в его рабочее время и задать волнующий вопрос;
- у нас не бывает задержек и накладок: вы проходите обследование и лечение согласно своей записи;
- в клиниках уютно, светло и чисто, прием и обследование ведутся в просторных и новых кабинетах;
- Доступные цены.
Оплатить операцию вы можете наличными средствами или банковской картой.
Возможна рассрочка платежа.
Обратитесь к нашим ЛОР-врачам прямо сейчас, и вам не придется тратить время и деньги на дорогостоящие пластические операции по ринопластике и септопластике в будущем.
Наш телефон: +7 (495) 268-04-04.
Записаться на прием к врачуКак определить сломанный нос, симптомы и лечение
Что такое сломанный нос?
Сломанный нос — это когда кость в носу, обычно над переносицей, треснула или сломалась. Это наиболее распространенный тип травм лица, также называемый переломом носа.
Возможно, вы не уверены, что он сломан. В случае сомнений обратитесь к врачу. Лучше поехать раньше, чем позже, чтобы избежать проблем.
Лучше поехать раньше, чем позже, чтобы избежать проблем.
Симптомы перелома носа
Это общие симптомы перелома носа:
- Опухший, искривленный или искривленный нос
- Боль, особенно при прикосновении к носу
- Кровотечение из носа
- Черные глаза или синяки под глазами
- Проблемы с дыханием через нос (как будто ноздри заложены или заложены)
- Слизь выходит из носа
- Треск при прикосновении к носу
Сразу после травмы вы необходимо остановить кровотечение и попытаться уменьшить боль и отек.Ниже перечислены некоторые действия, которые вы можете предпринять, пока не обратитесь к врачу.
Когда обращаться к врачу
Если у вас только опухоль и умеренная боль, вы можете подождать до встречи с врачом. Ваши симптомы могут улучшиться, и вы можете поправиться самостоятельно.
Продолжение
Но обратитесь к врачу, если по прошествии 3-5 дней вы заметите любое из следующего:
- Боль и отек не уменьшаются.
- Отек исчез, но нос выглядит кривым.
- Вам трудно дышать даже после того, как отек уменьшился.
- У вас частые носовые кровотечения.
- У вас жар.
Получите неотложную помощь, если помимо боли в носу у вас есть что-либо из перечисленного:
- Сильная головная боль, боль в шее, рвота или обморок
- Трудное дыхание
- Кровотечение, которое не прекращается
- Очистить , водянистая жидкость вытекает из носа
Сломанный нос Причины и факторы риска
Сломанный нос может случиться в автомобильной аварии, во время спортивного мероприятия, в драке, из-за падения или даже при столкновении с дверью.
Ваши шансы сломать нос могут быть выше, если у вас проблемы с равновесием или вы регулярно занимаетесь определенными вещами, в том числе:
- Занимайтесь контактными видами спорта, например футболом (особенно если на вашем шлеме нет лицевой маски)
- Ездить на велосипеде
- Поднимать грузы
- Ездить в автомобиле без ремня безопасности
Первая помощь при сломанном носе
Вам нужно остановить кровотечение и попытаться уменьшить боль и отек. Делайте это, пока не дойдете до врача:
Делайте это, пока не дойдете до врача:
Остановите кровотечение
- Сядьте — не ложитесь и не откидывайтесь назад.Ваш нос должен оставаться выше вашего сердца.
- Наклонитесь вперед, чтобы кровь не попала в глотку.
- Зажмите мягкую часть носа большим и указательным пальцами и удерживайте ее в течение 5 минут.
- Если кровотечение не остановилось, снова зажать нос еще 10 минут.
Облегчить боль
- При необходимости примите безрецептурное обезболивающее, как указано на упаковке (например, ацетаминофен или ибупрофен).
- Спите, положив голову на дополнительные подушки.
Уменьшить отек
- Оберните пакет со льдом в полотенце. Положите его на нос на 10 минут, затем удалите на 10 минут. Повторить.
- Не давите на пакет со льдом — можно поранить нос.
- Прикладывайте к носу компресс со льдом или холодный компресс не менее четырех раз в день в течение первых 2 дней после травмы.
Диагностика сломанного носа
Чтобы выяснить, сломан ли ваш нос, ваш врач, вероятно, будет:
- Спросите о том, как произошла травма
- Слегка надавите на внешнюю часть носа и область вокруг него
- Посмотрите внутри носа
- Посмотрите, нет ли у вас синяков, порезов или припухлостей
- Осмотрите свои глаза, челюсть и зубы
Рентген и другие виды сканирования обычно не нужны для диагностики сломанного носа, но ваш врач может порекомендовать их, если они считают, что у вас могут быть другие травмы.
Лечение сломанного носа
Если ваш врач подтвердит, что ваш нос сломан, он, скорее всего, подождет, пока опухоль спадет, прежде чем решить, нужно ли ее исправлять. Если это произойдет, они решат исправить это хирургическим вмешательством или без него. Они будут знать, что лучше, исходя из ваших травм. Вот чего можно ожидать от обеих процедур.
Ручная корректировка
Если ваш врач решит, что ваш нос можно исправить без хирургического вмешательства, он должен будет сделать это в течение 1-2 недель после несчастного случая.Если они подождут еще немного, травма начнет заживать сама по себе, даже если кости окажутся не на своем месте.
Продолжение
Ваш врач пропишет вам обезболивающее перед процедурой. Затем они откроют вам ноздри плоским инструментом, называемым расширителем. Они будут использовать специальный инструмент, чтобы выровнять ваши сломанные кости и хрящи на месте.
Ваш врач использует тампон внутри носа. Они также оденут повязку снаружи. Это позволит держать нос на месте, пока он заживет.Они могут прописать вам антибиотики, чтобы предотвратить инфекцию.
Хирургия
Ваш врач, вероятно, выберет этот вариант, если у вас серьезный перелом носа или если его не лечили более 2 недель. Цель состоит в том, чтобы вернуть кости на место и при необходимости изменить форму носа.
Вам дадут обезболивающее для процедуры. Возможно, вам также придется сделать операцию на носу, чтобы исправить любые проблемы с дыханием. Во многих случаях вы можете пойти домой в день операции. Но, возможно, вам придется остаться дома примерно на неделю из-за отека и синяков.
Распознавание сломанного носа: уход за собой, лечение и восстановление
Сломанный нос — распространенная травма лица. Симптомы обычно включают боль и отек вокруг носа, кровотечение, выделения из носа и затрудненное дыхание.
Сломанный нос или перелом носа — это когда кость в носу треснула или сломалась. Также может быть повреждение соединительной ткани или хряща внутри носа.
Сломанный нос может возникнуть в результате удара о лицо, возможно, в результате падения, насилия, контактных видов спорта или несчастного случая.Возможность распознать сломанный нос может помочь гарантировать, что человек или ребенок получит соответствующее лечение.
В этой статье мы расскажем, как распознать сломанный нос и когда обратиться к врачу. Мы также рассказываем о диагностике, самопомощи, лечении, выздоровлении, причинах, факторах риска и советах по профилактике.
Признаки и симптомы перелома носа у взрослых и детей похожи.
Обычно они включают боль, отек, покраснение и синяки вокруг носа. У человека также могут быть порезы или царапины на лице и синяки вокруг глаз.
Другие симптомы, которые могут помочь людям определить сломанный нос, включают:
- кровотечение из носа
- насморк
- ощущение заложенного носа
- затрудненное дыхание через нос
- хруст при прикосновении к носу
- искривленный или деформированный нос
Взрослый или ребенок с подозрением на перелом носа должен обратиться к врачу, если:
- опухоль сохраняется в течение нескольких дней
- нос деформирован или искривлен
- боль сильная или постоянная
- трудно дышать через нос после того, как отек спадет
- регулярно появляются носовые кровотечения
- лихорадка или озноб
Важно позвонить в службу экстренной помощи или обратиться в ближайшее отделение неотложной помощи, если:
- наблюдается тяжелая или стойкая форма кровотечение
- становится трудно дышать
- на лице большая открытая рана 9001 3 внутри носа разбито стекло или другой мусор
Немедленная медицинская помощь необходима, если у взрослого или ребенка есть признаки травмы головы, такие как:
- прозрачная водянистая жидкость, выходящая из носа
- сильная головная боль
- затуманенное зрение
- потеря сознания
- трудности с речью или движением
- спутанность сознания или потеря памяти
- припадки
Врач обычно может диагностировать сломанный нос, проведя визуальный осмотр и физическое обследование лица человека .Они могут:
- спросить о симптомах и о том, как возникла травма
- искать опухоль, синяк и кровотечение
- осторожно надавить на нос и прилегающие области
- проверить носовой ход изнутри
Врач может обратиться обезболивающее, чтобы обезболить пораженный участок, если человек испытывает боль или дискомфорт во время обследования.
Иногда могут потребоваться дальнейшие исследования. Врач может назначить компьютерную томографию или рентген, чтобы проверить наличие других травм или осложнений.
Часто люди могут лечить сломанный нос дома, если травма не является серьезной или вызывает другие проблемы. Однако человеку не следует пытаться самостоятельно выровнять нос, если он деформирован или искривлен.
Чтобы справиться со сломанным носом в домашних условиях:
- При кровотечении из носа сядьте и наклонитесь вперед, чтобы предотвратить попадание крови в горло.
- Прикладывайте к травме пакет со льдом на 15–20 минут несколько раз в день.
- Примите безрецептурные болеутоляющие, такие как парацетамол или ибупрофен, чтобы уменьшить боль и отек.
- Обработайте небольшие раны, очистив их и наложив повязку.
- Лежа приподнимите голову, чтобы уменьшить отек.
- Избегайте ковыряния и сморкания.
Людям с большими порезами или порезами на лице следует обратиться к специалисту в области здравоохранения, поскольку для закрытия и защиты раны во время заживления могут потребоваться швы или медицинская повязка.
Людям с более сильной болью и отеком врач может назначить более сильные обезболивающие, если безрецептурные препараты неэффективны.
Людям с тяжелыми травмами или повреждениями носа может потребоваться ручная корректировка или хирургическое вмешательство. Мы обсуждаем эти методы лечения ниже:
Ручная корректировка
Человеку с деформированным или искривленным носом может потребоваться, чтобы врач вручную выровнял кости. Эта процедура должна восстановить внешний вид носа и устранить любые трудности с дыханием через него.
При выполнении ручной коррекции у человека со сломанным носом врач может: и поврежденный хрящ
Если с момента травмы прошло более 2 недель, обычно проводится ручная корректировка больше не вариант, и врач может порекомендовать вместо этого операцию по восстановлению носа.
Хирургия
Врач может порекомендовать операцию людям со сломанным носом, если травма:
- серьезная
- включает несколько переломов костей
- включает повреждение носовой перегородки или влияет на дыхание
Для некоторых людей с деформированный или искривленный нос, врач может вручную выровнять кости без хирургического вмешательства. Однако ручная корректировка обычно возможна только в том случае, если травма произошла менее 2 недель назад.
Иногда человеку может потребоваться подождать от 2 до 3 месяцев после травмы, прежде чем делать операцию. Этот период ожидания позволяет отеку спуститься и костям зажить, прежде чем хирург попытается восстановить первоначальный вид носа.
Переломы носа обычно начинают заживать в течение нескольких дней, но для полного исчезновения боли и отека может потребоваться около недели. Выздоравливая после перелома носа, рекомендуется избегать занятий, которые могут его еще больше повредить, например, занятия контактными видами спорта.
Если возникнут осложнения, восстановление может занять больше времени. Осложнения, возникающие из-за сломанного носа, могут включать:
- Искривление перегородки, то есть место, где тонкая стенка между ноздрями выходит из строя. Человеку может потребоваться операция по исправлению искривленной перегородки, особенно если это влияет на дыхание через нос.
- Повреждение хряща. В зависимости от тяжести этого повреждения человеку может потребоваться операция.
- Гематома перегородки, при которой скопления свернувшейся крови блокируют ноздри.Людям важно как можно скорее обратиться за медицинской помощью по поводу этого состояния.
Деформации носа, возникающие из-за сломанного носа, обычно необратимы, если человек не получает корректирующего лечения.
Сильные удары по лицу могут привести к перелому носа. Согласно небольшому исследованию, проведенному в 2013 году, к распространенным причинам перелома носа относятся:
- насилие
- падения
- несчастные случаи, такие как столкновения автомобилей
- спортивные травмы

Изображение предоставлено: Марко Антонио Торрес, 2006.
Сломанный нос может случиться с кем угодно, но определенные действия и факторы могут увеличить риск человека. К ним относятся:
- занятия контактными видами спорта, такими как футбол или бокс
- участие в мероприятиях, при которых возможны падения или столкновения, например катание на лыжах или велосипеде
- участие в физических боях
- передвижение на автомобиле, особенно без ремень безопасности
- живущие с насилием в семье
Сломанный нос также чаще встречается у детей и пожилых людей, поскольку у этих людей часто меньше костная масса и они больше подвержены риску падений.
Не всегда удается предотвратить перелом носа. Однако человек может предпринять определенные шаги, чтобы снизить свой риск. К ним относятся:
- ношение защитной одежды и шлема при занятиях контактными видами спорта и занятиях деятельностью с риском падения или столкновения, например катанием на лыжах, верховой ездой и использованием велосипеда или мотоцикла
- всегда пристегнутым ремнем безопасности при движении в автомобиле
- в подходящей обуви для предотвращения падений
- с использованием трости или других вспомогательных средств передвижения при шатании при движении
Родители и опекуны могут принять дополнительные меры предосторожности для защиты детей от падений и других несчастных случаев.Эти меры могут включать:
- установка лестничных ворот и других средств безопасности в доме
- удаление ковров и других опасностей при падении
- обеспечение того, чтобы дети носили подходящую и хорошо сидящую обувь
- , препятствуя детям бегать или играть на скользкой или неровной поверхности Поверхности
- , побуждающие детей играть на мягких поверхностях, таких как трава
Сломанные носы — частая травма, которая может возникнуть в результате любого сильного удара по лицу. Хотя это может быть болезненно и мучительно, человек часто может лечить сломанный нос с помощью простых домашних средств, таких как пакеты со льдом и безрецептурные обезболивающие.
Хотя это может быть болезненно и мучительно, человек часто может лечить сломанный нос с помощью простых домашних средств, таких как пакеты со льдом и безрецептурные обезболивающие.
Людям следует обратиться за медицинской помощью в связи с деформированным носом, а также в том случае, если их симптомы серьезны или не улучшаются через несколько дней.
Важно немедленно обратиться за медицинской помощью, если сломанный нос приводит к затруднению дыхания или сильному кровотечению, или если есть признаки травмы головы.
Реконструктивная хирургия — это вариант для людей, которым не нравится внешний вид своего носа после разрыва, или для тех, кто продолжает испытывать затруднения с дыханием после его заживления.
Сломанный нос (перелом носа) | Michigan Medicine
Обзор темы
Как мне сломать нос?
Вы можете сломать нос во время игр, занятий спортом, несчастных случаев, драк и падений. Но может быть трудно сказать, сломан ли у вас нос. Отек может сделать ваш нос искривленным, даже если он не сломан. Когда через несколько дней опухоль спадет, легче определить, действительно ли ваш нос искривлен и, возможно, сломан.
Каковы симптомы?
Симптомы сломанного носа включают:
- Боль в носу.
- Отек носа.
- Искривление или искривление.
- Синяк вокруг носа или глаз.
- Насморк или кровотечение из носа.
- Скрежетание или ощущение при прикосновении к носу или его потирании.
- Закупорка носовых ходов.
Возможные осложнения перелома носа включают:
- Изменение внешнего вида носа или кончика носа.
- Большое количество крови в носовой перегородке (гематома носовой перегородки).
- Отверстие в носовой перегородке (перфорация перегородки) или , вызывающее коллапс переносицы (седловидная деформация носа).
- Кривая (искривленная) носовая перегородка.
 Носовая перегородка — это структура, разделяющая нос на две части. Посмотрите на изображение искривленной носовой перегородки.
Носовая перегородка — это структура, разделяющая нос на две части. Посмотрите на изображение искривленной носовой перегородки. - Постоянное затруднение дыхания.
- Постоянный дренаж из одной или обеих ноздрей. Это может быть вызвано оттоком спинномозговой жидкости из головного мозга в нос (ринорея спинномозговой жидкости) и может возникнуть после травмы головы или после операции на носу или ушах.
- Инфекция носа, носовых пазух или лицевых костей.
- Изменение или потеря обоняния.
Как диагностировать сломанный нос?
Сломанный нос диагностируется на основании медицинского осмотра и истории болезни. Может быть сделан рентген носа. При подозрении на другие травмы или переломы лица будет проведена компьютерная томография. Ваш врач может отложить обследование до тех пор, пока опухоль не спадет. Это может занять несколько дней.
Как лечится?
Сразу после перелома приложите лед и держите голову приподнятой.Вам может потребоваться обезболивающее, например, ацетаминофен (например, Тайленол).
Будьте осторожны с лекарствами. Прочтите и следуйте всем инструкциям на этикетке. Если врач прописал вам обезболивающее по рецепту, принимайте его согласно предписаниям. Если вы не принимаете обезболивающие, отпускаемые по рецепту, узнайте у врача, можно ли вам принимать лекарства, отпускаемые без рецепта.
Немедленное лечение необходимо при некоторых травмах, вызванных переломом носа, например:
- Большое количество крови в носовой перегородке (гематома носовой перегородки).
- Носовое кровотечение, которое невозможно остановить (носовое кровотечение).
- Очистить дренаж из одной или обеих ноздрей (ринорея спинномозговой жидкости).
При необходимости лечение обычно проводится в течение 7–14 дней после перелома носа. Большинство сломанных носов не требуют лечения, кроме снятия боли и других симптомов.
- Ваш врач может вылечить простой перелом, выпрямив кость или хрящ в носу, если он искривлен. Также могут потребоваться шины или тампон для носа (тампонирование носа марлей).
- Для лечения более сложного перелома может потребоваться операция. Вашему врачу может потребоваться переместить кость или хрящ на место. Могут потребоваться шины или тампон для носа. Обычно для предотвращения инфекции назначают антибиотики. Ваш нос может быть повторно проверен, и тампон может быть удален через 48-72 часа.
Кредиты
Текущий по состоянию на: 16 ноября 2020 г.
Автор: Healthwise Staff
Медицинский обзор:
Уильям Х.Блахд-младший, доктор медицины, FACEP — экстренная медицина
Адам Хусни, доктор медицины — семейная медицина
Кэтлин Ромито, доктор медицины, семейная медицина
Действует по состоянию на 16 ноября 2020 г.
Автор: Здоровый персонал
Медицинский обзор: Уильям Х. Блахд младший, доктор медицины, FACEP — неотложная медицина и Адам Хусни, доктор медицины — семейная медицина и Кэтлин Ромито, доктор медицины — семейная медицина
Перелом носа | Детская больница Филадельфии
Любая трещина в кости или хряще носа вашего ребенка считается переломом или переломом носа.Кость — это переносица, а хрящ включает перегородку или стенку внутри носа, разделяющую ноздри. Поскольку нос торчит, он может сломаться, когда ваш ребенок, например, упадет или займется спортом. Примерно половина всех переломов лица — это переломы носа.
В большинстве случаев сломанный нос вызывает искривление или искривление носа и нарушение дыхания. Если врач не изменит положение костей в течение двух недель, нос вашего ребенка заживет искривленным, и для его исправления потребуется формальная реконструкция.
Вы не всегда можете сказать, сломан ли у вашего ребенка нос, просто взглянув на него. Отек может скрыть, изогнуто оно или нет. Вот почему лучше всего осматривать нос через три-пять дней после травмы, когда отек уменьшился. Но нос тоже можно сломать, но не загнуть, если перелом был незначительным.
Отек может скрыть, изогнуто оно или нет. Вот почему лучше всего осматривать нос через три-пять дней после травмы, когда отек уменьшился. Но нос тоже можно сломать, но не загнуть, если перелом был незначительным.
Сломанный нос также может вызвать более серьезные проблемы, такие как гематома перегородки, представляющая собой сгусток крови, образующийся внутри стенки носа. Если не дренировать, этот сгусток может привести к серьезной инфекции.Другие осложнения включают отверстие в носовой перегородке (перфорация перегородки), которая может вызвать коллапс моста.
Чтобы снизить риск осложнений, при подозрении на перелом носа всегда следует сразу же обратиться к лечащему врачу, независимо от того, какой отек, кровотечение или боль оно вызывает.
Внезапный удар по носу или лицу вашего ребенка — наиболее частая причина перелома. Типичные способы, которыми это происходит в детстве:
- Несчастный случай, например падение с велосипеда или попадание в стену
- Контактные виды спорта, такие как баскетбол и хоккей
- Автомобильные аварии
Симптомы ребенка могут различаться в зависимости от степени перерыва.Сломанный нос обычно вызывает любой из следующих симптомов:
- Боль
- Носовые кровотечения
- Закупорка носовых ходов и затрудненное дыхание
- Отек лица
- Синяки вокруг глаз — вид «черных глаз»
- Кривой нос
- Болезненность при прикосновении к носу
- Скрежет или хруст при прикосновении к носу
Немедленно доставьте ребенка в отделение неотложной помощи, если у него есть какие-либо из этих симптомов, которые могут указывать на дополнительные, более серьезные проблемы, такие как сотрясение мозга или позвоночник Травма:
- Не прекращающееся кровотечение из носа
- Прозрачная жидкость из носа
- Потеря сознания
- Сильные головные боли
- Повторяющаяся рвота
- Изменение зрения
- Боль в шее
- Онемение или слабость в руки
Ваш основной лечащий врач может осмотреть вашего ребенка, но, скорее всего, направит его к специалисту. В то время как поставщик первичной медико-санитарной помощи может оценить сломанный нос и предложить лечение боли и инфекции, он или она может не обучаться перемещению костей или лечению осложнений. Отоларинголог (специалист по ушам, носу и горлу) обычно рекомендуется для диагностики, лечения и исправления сломанного носа. Чтобы диагностировать сломанный нос и оценить степень повреждения, он или она может:
В то время как поставщик первичной медико-санитарной помощи может оценить сломанный нос и предложить лечение боли и инфекции, он или она может не обучаться перемещению костей или лечению осложнений. Отоларинголог (специалист по ушам, носу и горлу) обычно рекомендуется для диагностики, лечения и исправления сломанного носа. Чтобы диагностировать сломанный нос и оценить степень повреждения, он или она может:
- Провести медицинский осмотр, включая тщательный осмотр лица, головы и шеи.
- Изучите историю болезни, особенно подробную информацию о травме и о том, как выглядел нос вашего ребенка до травмы.
- Используйте инструмент с подсветкой, называемый носовым зеркалом, для осмотра ноздрей и носовой перегородки, а также для проверки на наличие закупорок и осложнений, таких как гематома перегородки.
- Сделайте рентген или компьютерную томографию, чтобы определить, есть ли другие переломы лица или челюсти. Эти сканирования обычно не используются для подтверждения сломанного носа.
В зависимости от степени разрыва специалист может порекомендовать:
- Режим прикладывания льда и удерживания головы ребенка приподнятой, чтобы уменьшить отек.На ночь могут быть рекомендованы дополнительные подушки.
- Обезболивающие, такие как ацетаминофен (не рекомендуются аспирин и ибупрофен, поскольку они разжижают кровь и могут усилить кровотечение).
- В ноздри помещают тампон, или мягкую марлевую салфетку в кровоточащую ноздрю, чтобы остановить кровотечение из носа.
- Антибиотики, особенно если в ноздри помещают тампон.
- Отдых и защита носа вашего ребенка; Если кости в порядке, этот режим отдыха может быть всем, что рекомендуется, пока опухоль полностью не спадет и нос полностью не заживет.
- Репозиция костей при искривлении перегородки под общим наркозом. Это восстановление, известное как «репозиция», может быть выполнено через несколько дней после перелома, когда опухоль несколько уменьшится.
 Затем кости будут удерживаться на месте в течение недели с помощью шины.
Затем кости будут удерживаться на месте в течение недели с помощью шины.
Если перелом носа обследован и лечится сразу, нос вашего ребенка заживет, вернется к своему нормальному размеру и форме и будет нормально функционировать. Это верно даже в случае значительного искривления перегородки, которую можно успешно отремонтировать.Если перелом носа не лечится в течение двух недель, может потребоваться реконструктивная операция через несколько месяцев. Если сломанный нос не лечить, у ребенка могут быть необратимые изменения дыхания, предрасположенность к инфекциям носовых пазух и нос, который выглядит деформированным или отличается от его первоначального носа.
После того, как специалист вылечит перелом вашего ребенка, он или она захочет снова увидеть вашего ребенка в течение первой недели после лечения, чтобы убедиться, что его нос заживает должным образом и не развиваются какие-либо осложнения.В период выздоровления вашему ребенку потребуется отдыхать больше обычного. Возможно, вам придется прикладывать лед к пораженному участку в течение нескольких дней, чтобы уменьшить боль и отек. Ваш врач также покажет вам, как ухаживать за шинами или тампонами. Возможно, вашему ребенку также придется избегать сморкания в течение длительного периода времени.
Команда отоларингологов в CHOP профессионально обучена диагностике, лечению и лечению сломанного носа и восстановлению его первоначальной формы, независимо от тяжести перелома.Они специализируются на лечении любого заболевания носа, головы и шеи ребенка. Они могут правильно справиться с серьезными осложнениями, использовать новейшие хирургические методы и добиться наилучших и наиболее желаемых с косметической точки зрения результатов.
Сломанный нос (перелом носа) | Cigna
Обзор темы
Как мне сломать нос?
Вы можете сломать нос во время игр, занятий спортом, несчастных случаев, драк или падений.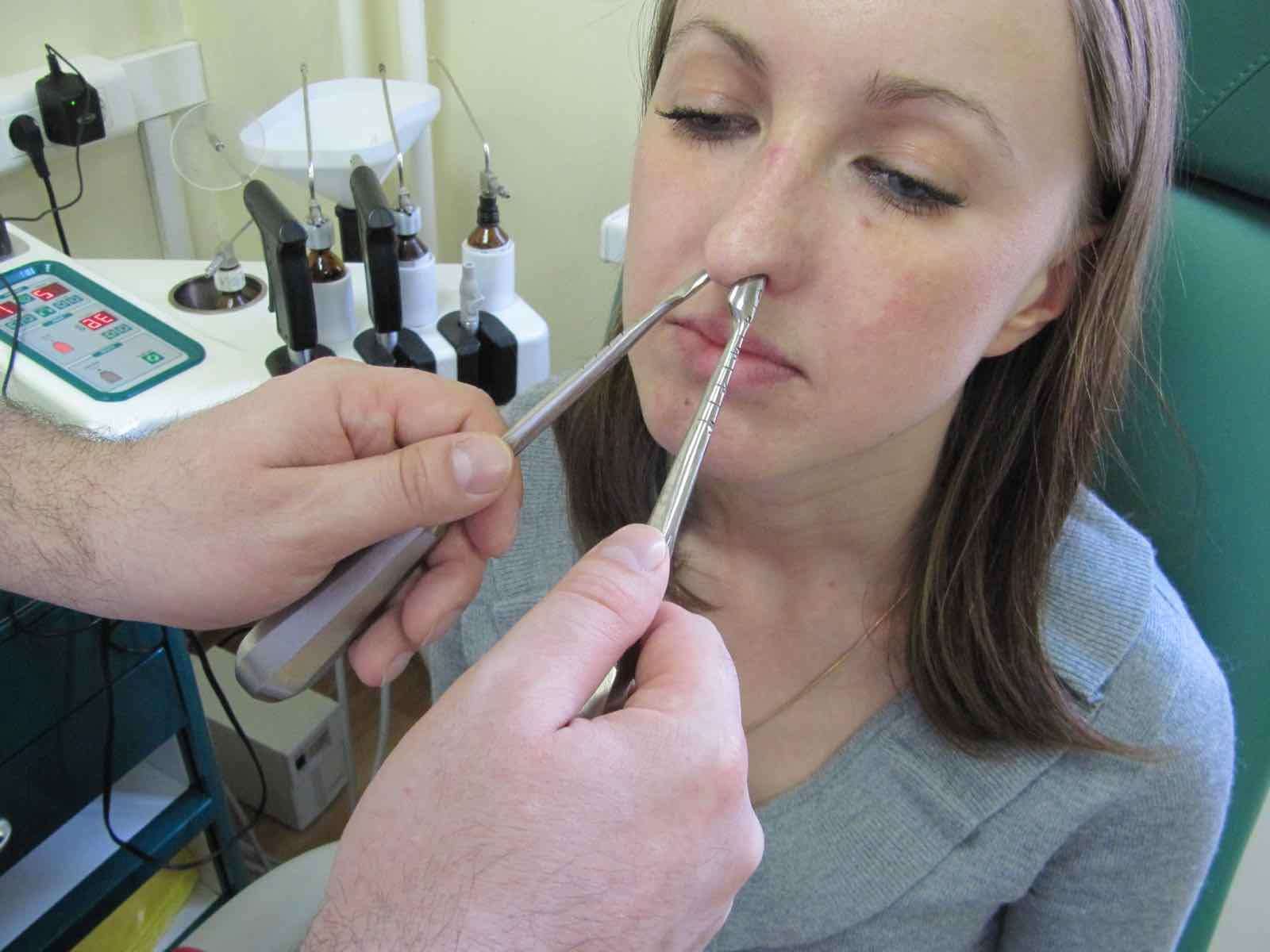 Но может быть трудно сказать, сломан ли у вас нос. Отек может сделать ваш нос искривленным, даже если он не сломан. Когда через несколько дней опухоль спадет, легче определить, действительно ли ваш нос искривлен и, возможно, сломан.
Но может быть трудно сказать, сломан ли у вас нос. Отек может сделать ваш нос искривленным, даже если он не сломан. Когда через несколько дней опухоль спадет, легче определить, действительно ли ваш нос искривлен и, возможно, сломан.
Каковы симптомы?
Симптомы сломанного носа включают:
- Боль в носу.
- Отек носа.
- Искривление или искривление.
- Синяк вокруг носа или глаз.
- Насморк или кровотечение из носа.
- Скрежетание или ощущение при прикосновении к носу или его потирании.
- Закупорка носовых ходов.
Возможные осложнения перелома носа включают:
- Изменение внешнего вида носа или кончика носа.
- Большое количество крови в носовой перегородке (гематома носовой перегородки).
- Дыра в носовой перегородке (перфорация перегородки) или , вызывающая коллапс переносицы (седловидная деформация носа).
- Кривая (искривленная) носовая перегородка. Носовая перегородка — это структура, разделяющая нос на две части. Посмотрите на изображение искривленной носовой перегородки.
- Постоянное затруднение дыхания.
- Постоянный дренаж из одной или обеих ноздрей. Это может быть вызвано оттоком спинномозговой жидкости из головного мозга в нос (ринорея спинномозговой жидкости) и может возникнуть после травмы головы или после операции на носу или ушах.

- Инфекция носа, носовых пазух или лицевых костей.
- Изменение или потеря обоняния.
Как диагностировать сломанный нос?
Сломанный нос диагностируется на основании медицинского осмотра и истории болезни. Может быть сделан рентген носа. При подозрении на другие травмы или переломы лица будет проведена компьютерная томография. Ваш врач может отложить обследование до тех пор, пока опухоль не спадет.Это может занять несколько дней.
Как лечится?
Сразу после перелома приложите лед и держите голову приподнятой. Вам может потребоваться обезболивающее, например, ацетаминофен (например, Тайленол).
Будьте осторожны с лекарствами. Прочтите и следуйте всем инструкциям на этикетке. Если врач прописал вам обезболивающее по рецепту, принимайте его согласно предписаниям. Если вы не принимаете обезболивающие, отпускаемые по рецепту, узнайте у врача, можно ли вам принимать лекарства, отпускаемые без рецепта.
Немедленное лечение необходимо при некоторых травмах, связанных с переломом носа, например:
- Большое количество крови в носовой перегородке (гематома носовой перегородки).
- Носовое кровотечение, которое невозможно остановить (носовое кровотечение).
- Очистить дренаж из одной или обеих ноздрей (ринорея спинномозговой жидкости).
При необходимости лечение обычно проводится в течение 7–14 дней после перелома носа. Большинство сломанных носов не требуют лечения, кроме снятия боли и других симптомов.
Большинство сломанных носов не требуют лечения, кроме снятия боли и других симптомов.
- Ваш врач может вылечить простой перелом, выпрямив кость или хрящ в носу, если он искривлен. Также могут потребоваться шины или тампон для носа (тампонирование носа марлей).
- Для лечения более сложного перелома может потребоваться операция. Вашему врачу может потребоваться переместить кость или хрящ на место. Могут потребоваться шины или тампон для носа.Обычно для предотвращения инфекции назначают антибиотики. Ваш нос может быть повторно проверен, и тампон может быть удален через 48-72 часа.
Перелом носа у детей | Сидарс-Синай
Не то, что вы ищете?Что такое перелом носа у детей?
Перелом носа — перелом одного или более костей носа, вызванных травмой. Это также называется сломанным носом.
В носу две носовые кости расположены бок о бок. Эти кости образуют мост между нос. Они помогают поддерживать верхнюю часть носа. Они также помогают поддерживать хрящ. который образует нижнюю часть носа.
Перелом носа — перелом одного костей носа или одной или нескольких костей, составляющих носовую перегородку. В перегородка разделяет левую и правую стороны носа. Он сделан из хряща и частей из нескольких других костей носа.Это решетчатая кость, сошковая кость, верхнечелюстная кость. кость и небная кость.
Переломы носа чаще встречаются у
взрослые, чем у детей. Кости носа у детей сломать сложнее. Перелом носа
довольно редко встречается у маленьких детей, потому что они не принимают участия в занятиях
что может вызвать перелом носа. Риск увеличивается с возрастом. Больше мальчиков, чем девочек
переломы носа.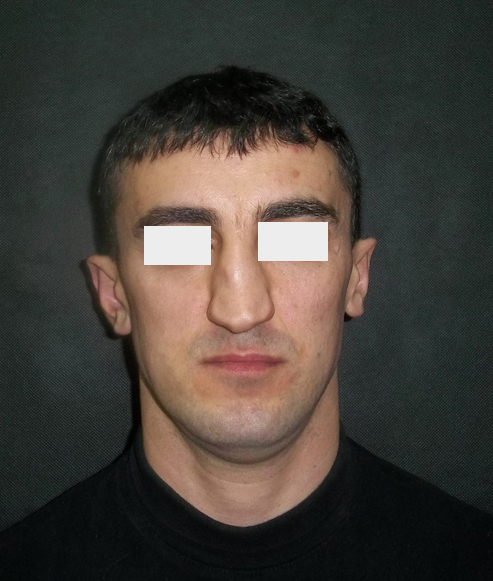 Носовая кость — одна из наиболее часто переломованных костей лица.Нижняя часть носовой кости тоньше верхней и больше ломается.
с легкостью.
Носовая кость — одна из наиболее часто переломованных костей лица.Нижняя часть носовой кости тоньше верхней и больше ломается.
с легкостью.
Что вызывает перелом носа у ребенка?
Травма носа по причине носовой перелом. Это может происходить из различных источников, таких как:
- Водопад
- Контактные виды спорта
- Тяжелая атлетика
- Автомобильные травмы
- Жестокое обращение с детьми
Большинство травм носа не вызывает перелом носа.У многих детей есть и другие травмы носа, например, искривление носа. перегородка.
Каковы симптомы перелома носа у ребенка?
Симптомы перелома носа могут включать:
- Кровотечение из носа
- Вздутие
- Ушиб носа
- Синяк под глазом
- Нежность при прикосновении к носу
- Хруст при прикосновении к носу
- Проблемы с дыханием через нос
- Деформация носа
Обычно травма носа очевидна.
Как диагностируют перелом носа у ребенка?
Лечащий врач вашего ребенка спросит об истории здоровья вашего ребенка и о деталях травмы. Ваш Ребенку также потребуется тщательный медицинский осмотр. Это будет включать как внутренний, так и внешний осмотр носа. Поскольку перелом носа часто случается с другими травмами, ваш ребенку потребуется тщательный осмотр, чтобы оценить другие возможные области травмы, например, глаза и зубы.
Обычный рентгеновский снимок обычно не помогает
диагноз. Вашему ребенку может потребоваться другой тип изображений, например компьютерная томография, чтобы получить больше информации.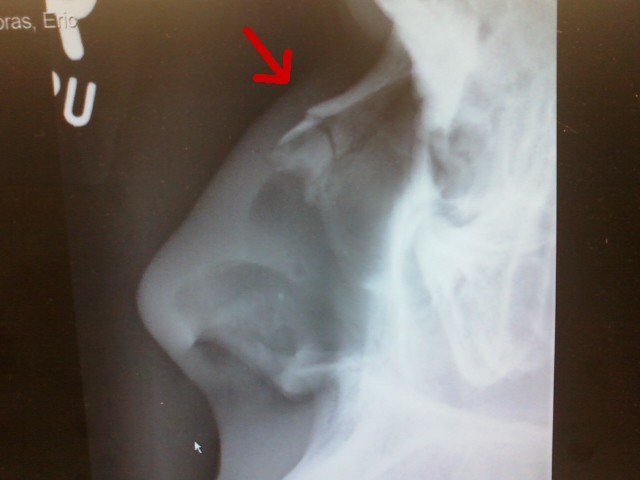 информация об ущербе.
информация об ущербе.
Поставщик первичной медико-санитарной помощи, поставщик услуг неотложной помощи или педиатр. (поставщик медицинских услуг, специализирующийся на охране здоровья детей) часто делает первый диагноз. Однако большинству детей необходимо медицинское обслуживание ушей, носа и горла. провайдер (отоларинголог) для лечения.
Как лечить перелом носа у ребенка?
Лечение будет зависеть от симптомов, возраста и общих симптомов вашего ребенка. здоровье. Это также будет зависеть от степени тяжести состояния.
Дети должны сидеть прямо в течение время после травмы, чтобы уменьшить отек и скопление крови в носу. Исходный лечение может включать обезболивающие и лед.
Некоторые дети с тяжелыми травмами необходимо немедленно обратиться к врачу по уходу за ухом, носом и горлом.Другим понадобится через несколько дней обратиться к врачу по уходу за ухом, носом и горлом. Задержка позволяет опухоль уменьшится, чтобы врач мог оценить и порекомендовать дальнейшие действия шаги.
Многие дети нуждаются в «сокращении» перелом носа как часть их лечения. Это просто означает, что здравоохранение провайдеру необходимо перестроить кости, если они не на своем месте. Вашему ребенку может понадобиться это сразу или позже на контрольном приеме.Ваш лечащий врач может сделать это путем физического перемещения костей на место («закрытая репозиция»). Реже, необходима операция («открытая репозиция»). Поскольку это может быть болезненно, медицинские работники обычно это делают, когда ребенок спит под общим наркозом. После редукции носу обычно нужна шина.
После сокращения у вашего ребенка
нос может выглядеть не так, как раньше.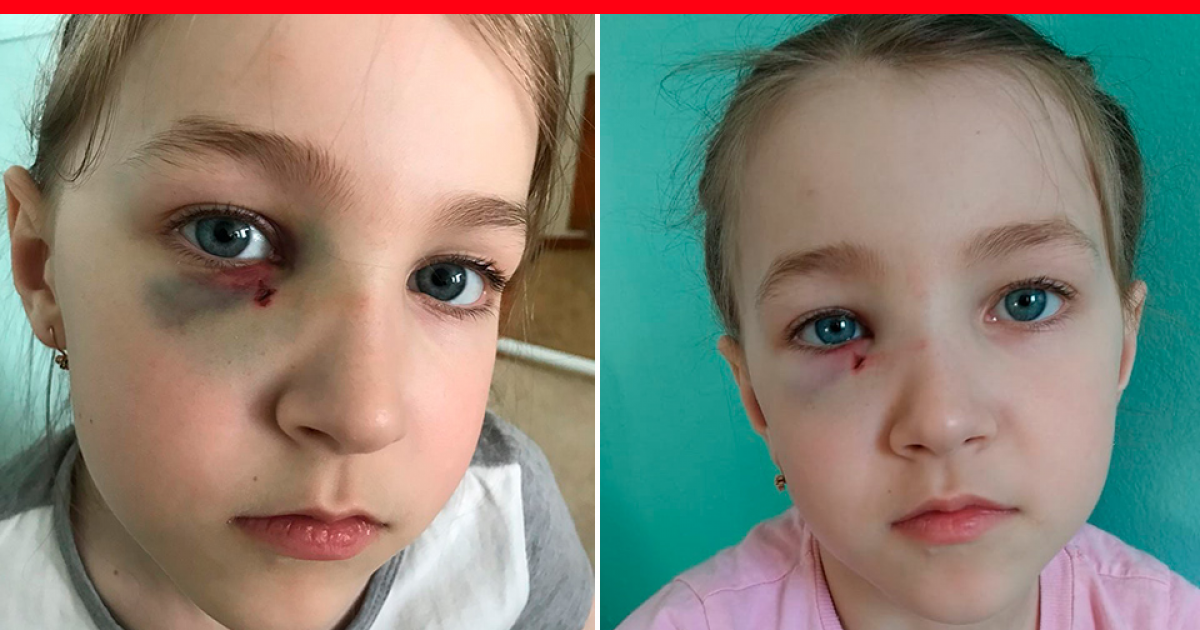 Ринопластика (операция на носу) может
помочь восстановить более косметический вид.
Ринопластика (операция на носу) может
помочь восстановить более косметический вид.
Если у вашего ребенка перелом носа более серьезные, ему или ей может потребоваться более сложная операция сразу после травма, повреждение. Септоринопластика также может помочь восстановить косметический вид носа. как восстановление смещенной носовой перегородки и закупорки носовых дыхательных путей.
Каковы возможные осложнения перелома носа у ребенок?
Перелом носа у детей иногда приводит к осложнениям, если вам требуется медицинская помощь. команда будет много работать, чтобы предотвратить это.Риск осложнений у вашего ребенка может быть разным. в зависимости от возраста и степени травмы. Некоторые возможные осложнения включают:
- Абсцесс перегородки
- Гематома перегородки
- Сильное кровотечение из носа
- Инфекция головного мозга или тканей вокруг головного мозга
- Закупорка слезного канала
- Аномальное соединение между носовой полостью и ртом
- Недоразвитие верхнечелюстной кости (придает вид середины лица затонувший)
- Косметические недостатки
Эти осложнения часто требуют дополнительное лечение, такое как антибиотики при абсцессе перегородки или хирургическое дренирование гематома перегородки.У младенцев перелом носа также может вызвать проблемы с дыханием, потому что: младенцы не могут дышать ртом. Эти дети нуждаются в немедленном лечении.
Как я могу помочь своему ребенку жить с переломом носа?
После перелома носа носу нужно время, чтобы зажить. Нос легко повредить
в течение этого времени. По этой причине большинство медицинских работников рекомендуют детям оставаться
вдали от всех видов спорта минимум на 2 недели.Вашему ребенку необходимо избегать контактных видов спорта (например,
футбол или борьба) не менее 6 недель.
По этой причине большинство медицинских работников рекомендуют детям оставаться
вдали от всех видов спорта минимум на 2 недели.Вашему ребенку необходимо избегать контактных видов спорта (например,
футбол или борьба) не менее 6 недель.
Когда мне следует позвонить поставщику медицинских услуг для моего ребенка?
Позвоните врачу, если нос вашего ребенка продолжает кровотечение, если у него жар, озноб, спутанность сознания или потеря сознания.
Основные сведения о переломе носа у детей
Перелом носа — это перелом одной или нескольких костей носа, вызванный: травма.
- Падения, спортивные состязания и автомобильные аварии — частые причины перелома носа.
- Вашему ребенку может потребоваться выровнять нос, обычно под Общая анестезия.
- Специфическое лечение перелома носа зависит от характера травмы, как давно это произошло, и другие сопутствующие травмы.
- Вашему ребенку может потребоваться дополнительная операция, чтобы восстановить косметический вид носа. внешний вид.
- В течение нескольких недель после травмы Важно быть особенно осторожным, чтобы не повредить нос.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от визита к врачу:
- Знайте причину вашего визита и то, что вы хотите.
- Перед визитом запишите вопросы, на которые хотите получить ответы.
- Возьмите с собой кого-нибудь, кто поможет вам задать вопросы и вспомнить, что ваш провайдер говорит тебе.
- При посещении запишите название нового диагноза и любые новые лекарства,
лечения или тесты.
 Также запишите все новые инструкции, которые дает ваш провайдер.
ты.
Также запишите все новые инструкции, которые дает ваш провайдер.
ты. - Узнайте, почему прописано новое лекарство или лечение и как они вам помогут. Также знать, каковы побочные эффекты.
- Спросите, можно ли вылечить ваше состояние другими способами.
- Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
- Знайте, чего ожидать, если вы не примете лекарство, не сдадите анализ или процедура.
- Если у вас назначена повторная встреча, запишите дату, время и цель для этого посещение.
- Знайте, как вы можете связаться со своим провайдером, если у вас есть вопросы.
Переломы носа | Нос, носовые пазухи и аллергия | Условия и лечение | Услуги уха, носа и горла | Университетские больницы | Кливленд, Огайо
Диагностика перелома носа
Ваш врач обычно может диагностировать сломанный нос, выполнив визуальный и физический осмотр, который потребует прикосновения к носу и лицу.
Для подтверждения диагноза «перелом носа» обычно требуется рентген или компьютерная томография носа. Эти визуализационные исследования могут помочь определить степень повреждения носа и лица, а также «тип» перелома. Существует два основных типа переломов носа — со смещением и без смещения. Подходы к лечению для этих двух типов различаются.
Лечение переломов носа со смещением
Этот тип перелома носа возникает, когда кость разламывается на две или более частей, в результате чего кости смещаются и перестают быть правильно выровненными.Этот тип перелома носа можно лечить с помощью хирургической процедуры, называемой закрытой редукцией носа.
Закрытое уменьшение носа обычно выполняется в операционной или процедурной комнате, когда пациента ненадолго анестезируют.





 Носовая перегородка — это структура, разделяющая нос на две части. Посмотрите на изображение искривленной носовой перегородки.
Носовая перегородка — это структура, разделяющая нос на две части. Посмотрите на изображение искривленной носовой перегородки.:format(jpeg)/cdn.vox-cdn.com/uploads/chorus_image/image/46679852/07_vera_silva.0.0.jpg) Затем кости будут удерживаться на месте в течение недели с помощью шины.
Затем кости будут удерживаться на месте в течение недели с помощью шины.
 Также запишите все новые инструкции, которые дает ваш провайдер.
ты.
Также запишите все новые инструкции, которые дает ваш провайдер.
ты.
 Влагалище расширяется посредством зеркал, после чего вводится раствор лекарственного средства. По истечении времени процедуры, длящейся 10–15 минут, зеркала удаляются, мышцы влагалища сокращаются и выталкивают раствор наружу. В домашних условиях процедуру проводят с помощью резиновой клизмы с мягким наконечником или специального ирригатора. Оптимальная поза для процедуры – лежа на спине в ванне с приподнятыми ногами.
Влагалище расширяется посредством зеркал, после чего вводится раствор лекарственного средства. По истечении времени процедуры, длящейся 10–15 минут, зеркала удаляются, мышцы влагалища сокращаются и выталкивают раствор наружу. В домашних условиях процедуру проводят с помощью резиновой клизмы с мягким наконечником или специального ирригатора. Оптимальная поза для процедуры – лежа на спине в ванне с приподнятыми ногами.
 Moore M, McCulley J, Newton C, Cobo L, Foulks G, O’Day D. Acanthamoeba Keratitis; a growing problem in hard and soft contact lenses wearers. Ophthalmology. 1987;94(12):1654-1661. doi: 10.1016/s0161-6420(87)33238-5.
Moore M, McCulley J, Newton C, Cobo L, Foulks G, O’Day D. Acanthamoeba Keratitis; a growing problem in hard and soft contact lenses wearers. Ophthalmology. 1987;94(12):1654-1661. doi: 10.1016/s0161-6420(87)33238-5. 2004;120(1):45–47. [Majchuk Ju.F, Majchuk D.Ju. Clinical forms acanthameba keratitis in light of biomicroscopy and confocal microscopy. Annals of ophthalmology=Vestnik oftal’mologii. 2004;120(1):45–47. (in Russ.)].
2004;120(1):45–47. [Majchuk Ju.F, Majchuk D.Ju. Clinical forms acanthameba keratitis in light of biomicroscopy and confocal microscopy. Annals of ophthalmology=Vestnik oftal’mologii. 2004;120(1):45–47. (in Russ.)]. American Journal of Ophthalmology. 2008;145:130–135. doi: 10.1016/j.ajo.2007.08.040.
American Journal of Ophthalmology. 2008;145:130–135. doi: 10.1016/j.ajo.2007.08.040. 2011;6:51-54. Majchuk D.YU., Chilingaryan L.B., Kishkin YU.I., Majchuk N.V. Surgical treatment of Acanthamoeba keratitis with method of phototherapeutic keratectomy. Analysis of problem and clinical case. Ophtalmosurgery=Oftal’mohi rurgija . 2011;6:51-54. (in Russ.)].
2011;6:51-54. Majchuk D.YU., Chilingaryan L.B., Kishkin YU.I., Majchuk N.V. Surgical treatment of Acanthamoeba keratitis with method of phototherapeutic keratectomy. Analysis of problem and clinical case. Ophtalmosurgery=Oftal’mohi rurgija . 2011;6:51-54. (in Russ.)]. Ophthalmology. 2016;123(5):984-990. doi: 10.1016/j.ophtha.2016.01.020.
Ophthalmology. 2016;123(5):984-990. doi: 10.1016/j.ophtha.2016.01.020.


 В гастроэнтерологии (в составе комбинированной терапии): гастродуоденит, хронический энтерит и колит.
В гастроэнтерологии (в составе комбинированной терапии): гастродуоденит, хронический энтерит и колит.


 80 Катионная природа хлоргексидина позволяет ему связываться с отрицательно заряженными поверхностями во рту, такими как зубы и слизистые оболочки. 78–80 Затем со временем высвобождается и обеспечивает продолжительный бактериостатический эффект. 79 Хлоргексидин не всасывается тканями полости рта. 80
80 Катионная природа хлоргексидина позволяет ему связываться с отрицательно заряженными поверхностями во рту, такими как зубы и слизистые оболочки. 78–80 Затем со временем высвобождается и обеспечивает продолжительный бактериостатический эффект. 79 Хлоргексидин не всасывается тканями полости рта. 80  Частота побочных эффектов значительно снижается с 0.12% хлоргексидина по сравнению с 0,2%. 79
Частота побочных эффектов значительно снижается с 0.12% хлоргексидина по сравнению с 0,2%. 79  Полоски = 5,0 мкм
Полоски = 5,0 мкм После назначенной обработки (0, 12, 24 и 48 ч в фазе поглощения минералов; рис.2) биопленки экстрагировали 1 мл 0,5 моль / л хлорной кислоты (Nacalai Tesque, Inc., Киото, Япония) и центрифугировали при 15000 г за 15 мин. Кальций (Ca) в супернатанте измеряли с помощью атомно-эмиссионной спектрометрии с индуктивно связанной плазмой (SPS1500; Seiko Instruments, Inc., Токио, Япония), а уровень фосфата (Pi) измеряли с помощью набора для анализа малахитового зеленого фосфата (Bioassay Systems, Hayward). , CA, USA) в соответствии с инструкциями производителя.Осадок ресуспендировали в 1 мл дистиллированной воды и регистрировали оптическую плотность (OD) при 620 нм. Рассчитанные концентрации Ca и Pi (ppm) были преобразованы в значения, соответствующие тому же бактериальному объему (OD = 1.0) [22]. Этот анализ выполняли в четырех повторах на обработку.
После назначенной обработки (0, 12, 24 и 48 ч в фазе поглощения минералов; рис.2) биопленки экстрагировали 1 мл 0,5 моль / л хлорной кислоты (Nacalai Tesque, Inc., Киото, Япония) и центрифугировали при 15000 г за 15 мин. Кальций (Ca) в супернатанте измеряли с помощью атомно-эмиссионной спектрометрии с индуктивно связанной плазмой (SPS1500; Seiko Instruments, Inc., Токио, Япония), а уровень фосфата (Pi) измеряли с помощью набора для анализа малахитового зеленого фосфата (Bioassay Systems, Hayward). , CA, USA) в соответствии с инструкциями производителя.Осадок ресуспендировали в 1 мл дистиллированной воды и регистрировали оптическую плотность (OD) при 620 нм. Рассчитанные концентрации Ca и Pi (ppm) были преобразованы в значения, соответствующие тому же бактериальному объему (OD = 1.0) [22]. Этот анализ выполняли в четырех повторах на обработку.
 В ноябре 1945 года они объявили об открытии нового лекарства — бигуанида, известного теперь как хлоргуанид или прогуанил. Его до сих пор используют для лечения и профилактики малярии.
В ноябре 1945 года они объявили об открытии нового лекарства — бигуанида, известного теперь как хлоргуанид или прогуанил. Его до сих пор используют для лечения и профилактики малярии. Кислота — это форма глюкозы с открытой цепью, которая естественным образом содержится во фруктах, меде и вине. Его производят в промышленных масштабах путем ферментации определенных видов грибов.
Кислота — это форма глюкозы с открытой цепью, которая естественным образом содержится во фруктах, меде и вине. Его производят в промышленных масштабах путем ферментации определенных видов грибов. Для Bacillus subtilis, палочковидной грамположительной бактерии, хлоргексидин при МПК вызывает образование помятых пятен на поверхности клетки около полюсов клетки, что приводит к гипотезе о том, что хлоргексидин преимущественно взаимодействует с анионными липидами, расположенными в клетке B. subtilis. полюса (20).
Для Bacillus subtilis, палочковидной грамположительной бактерии, хлоргексидин при МПК вызывает образование помятых пятен на поверхности клетки около полюсов клетки, что приводит к гипотезе о том, что хлоргексидин преимущественно взаимодействует с анионными липидами, расположенными в клетке B. subtilis. полюса (20). faecium на антисептик. Мы наблюдали сильную индукцию генов устойчивости к ванкомицину VanA-типа и генов, связанных с устойчивостью к даптомицину, при воздействии MIC CHG. Было обнаружено, что индукция генов устойчивости к ванкомицину с помощью CHG зависит от VanR и приводит к повышенной чувствительности к цефтриаксону в присутствии субингибиторного CHG. Наши результаты предполагают, что долгосрочное влияние купания с хлоргексидином на патогены HAI, такие как VRE, следует дополнительно изучить в лабораторных исследованиях.
faecium на антисептик. Мы наблюдали сильную индукцию генов устойчивости к ванкомицину VanA-типа и генов, связанных с устойчивостью к даптомицину, при воздействии MIC CHG. Было обнаружено, что индукция генов устойчивости к ванкомицину с помощью CHG зависит от VanR и приводит к повышенной чувствительности к цефтриаксону в присутствии субингибиторного CHG. Наши результаты предполагают, что долгосрочное влияние купания с хлоргексидином на патогены HAI, такие как VRE, следует дополнительно изучить в лабораторных исследованиях. Праймеры, использованные в этом исследовании, показаны в таблице S1 в дополнительном материале.
Праймеры, использованные в этом исследовании, показаны в таблице S1 в дополнительном материале. Подготовку библиотеки для секвенирования Illumina HiSeq 2000 выполняли с использованием набора для подготовки образцов многожильной РНК Illumina TruSeq с обработкой RiboZero для удаления рРНК. Набор позволил детектировать специфический для цепи транскрипт. Пятьдесят считываний оснований были получены при одностороннем секвенировании. Эксперимент по секвенированию РНК независимо проводили дважды. Результаты секвенирования РНК
Подготовку библиотеки для секвенирования Illumina HiSeq 2000 выполняли с использованием набора для подготовки образцов многожильной РНК Illumina TruSeq с обработкой RiboZero для удаления рРНК. Набор позволил детектировать специфический для цепи транскрипт. Пятьдесят считываний оснований были получены при одностороннем секвенировании. Эксперимент по секвенированию РНК независимо проводили дважды. Результаты секвенирования РНК Таблицу S1 в дополнительном материале). Праймеры для RT-qPCR были сконструированы с использованием NCBI Primer-BLAST (32). RT-qPCR выполняли с помощью Cepheid Smart Cycler и SYBR green I (Sigma-Aldrich). Экспрессия гена vanA и — B была внутренне нормализована до clpX .Значения порогового цикла ( C T ) использовали для расчета кратного изменения экспрессии гена vanA и — B между культурами, обработанными H-CHG, и контрольными культурами в соответствии с формулой FC = 2 — (ΔΔ CT ) , где ΔΔ C T = ( C T из vanA или — B в культурах, обработанных H-CHG — C T из clpX в H-CHG-обработанные культуры) — ( C T из vanA или — B в контрольных культурах — C T из clpX в контрольных культурах).Экспрессия vanA и — B в контрольной культуре была установлена на 1. Количественно определены относительные кратные изменения экспрессии vanA и — B из двух независимых экспериментов (испытания 1 и 2).
Таблицу S1 в дополнительном материале). Праймеры для RT-qPCR были сконструированы с использованием NCBI Primer-BLAST (32). RT-qPCR выполняли с помощью Cepheid Smart Cycler и SYBR green I (Sigma-Aldrich). Экспрессия гена vanA и — B была внутренне нормализована до clpX .Значения порогового цикла ( C T ) использовали для расчета кратного изменения экспрессии гена vanA и — B между культурами, обработанными H-CHG, и контрольными культурами в соответствии с формулой FC = 2 — (ΔΔ CT ) , где ΔΔ C T = ( C T из vanA или — B в культурах, обработанных H-CHG — C T из clpX в H-CHG-обработанные культуры) — ( C T из vanA или — B в контрольных культурах — C T из clpX в контрольных культурах).Экспрессия vanA и — B в контрольной культуре была установлена на 1. Количественно определены относительные кратные изменения экспрессии vanA и — B из двух независимых экспериментов (испытания 1 и 2). дополнительный материал).Активность измеряли в двух экземплярах для каждой временной точки, и эксперимент проводили независимо четыре раза.
дополнительный материал).Активность измеряли в двух экземплярах для каждой временной точки, и эксперимент проводили независимо четыре раза. Уровни белка VanX были количественно определены путем расчета интегрированного значения плотности (IDV) полос белка с использованием инструмента плотности пятна Alphaimager.
Уровни белка VanX были количественно определены путем расчета интегрированного значения плотности (IDV) полос белка с использованием инструмента плотности пятна Alphaimager. RT-qPCR выполняли, как описано выше, для оценки экспрессии vanA и clpX .
RT-qPCR выполняли, как описано выше, для оценки экспрессии vanA и clpX . МИК H-CHG для E. faecium 1,231,410 было определено как разведение H-CHG 1/8 192, что соответствует 4,9 мкг / мл хлоргексидина. МИК H-CHG для всех исследуемых энтерококков (таблица 1) варьировала от 2,5 до 9,8 мкг / мл. Эти значения находятся в диапазоне, ожидаемом на основании предыдущей литературы (25–29). Для дальнейшего подтверждения МИК раствора хлоргексидина диглюконата от Sigma-Aldrich была определена для E. faecium 1,231,410 и оказалась идентична МИК H-CHG.
МИК H-CHG для E. faecium 1,231,410 было определено как разведение H-CHG 1/8 192, что соответствует 4,9 мкг / мл хлоргексидина. МИК H-CHG для всех исследуемых энтерококков (таблица 1) варьировала от 2,5 до 9,8 мкг / мл. Эти значения находятся в диапазоне, ожидаемом на основании предыдущей литературы (25–29). Для дальнейшего подтверждения МИК раствора хлоргексидина диглюконата от Sigma-Aldrich была определена для E. faecium 1,231,410 и оказалась идентична МИК H-CHG. Культуры инкубировали при 37 ° C при встряхивании и контролировали OD 600 . (B) Кривая жизнеспособности.Оценивали количество жизнеспособных клеток (КОЕ на миллилитр) для культур, обработанных 1 × MIC (синие кресты) и контрольных культур (зеленые кружки). Планки погрешностей указывают на стандартные отклонения от 3 независимых экспериментов. *, P <0,05 по одностороннему критерию Стьюдента t ; значимость оценивалась только для 15-минутной временной точки. Для транскриптомного анализа РНК собирали из культур, подвергнутых воздействию 0 × (контроль) и 1 × MIC H-CHG в течение 15 мин.
Культуры инкубировали при 37 ° C при встряхивании и контролировали OD 600 . (B) Кривая жизнеспособности.Оценивали количество жизнеспособных клеток (КОЕ на миллилитр) для культур, обработанных 1 × MIC (синие кресты) и контрольных культур (зеленые кружки). Планки погрешностей указывают на стандартные отклонения от 3 независимых экспериментов. *, P <0,05 по одностороннему критерию Стьюдента t ; значимость оценивалась только для 15-минутной временной точки. Для транскриптомного анализа РНК собирали из культур, подвергнутых воздействию 0 × (контроль) и 1 × MIC H-CHG в течение 15 мин. Набор данных S1 в дополнительном материале представляет собой расширенную версию таблицы 2, в которой показаны данные картирования чтения, прогнозы котранскрипции и анализ консервативных доменов последовательностей белков.
Набор данных S1 в дополнительном материале представляет собой расширенную версию таблицы 2, в которой показаны данные картирования чтения, прогнозы котранскрипции и анализ консервативных доменов последовательностей белков. Кроме того, мутации в четырех генах в нашем наборе данных связаны с нечувствительностью к даптомицину у E. faecalis и E. faecium (41–44). Особый интерес представляет то, что гены liaXYZ , которые непосредственно регулируются регулятором стресса клеточной оболочки LiaR в E. faecalis (45), имеют высокую регуляцию в обработанных H-CHG клетках E. faecium. Наконец, htrA , кодирующая предсказанную сериновую протеазу, заякоренную в мембране, также подвергалась повышенной регуляции. Белки семейства HtrA важны для восприятия и оборота неправильно свернутых и неправильно локализованных белков в филогенетически разнообразных организмах (46).Белок семейства HtrA E. coli DegS участвует в активации RpoE, сигма-фактора экстрацитоплазматической функции, в ответ на неправильно локализованные белки (46). Повышающая регуляция htrA предполагает, что восприятие и / или оборот неправильно свернутых или неправильно локализованных белков на поверхности клетки важны для ответа на стресс H-CHG. В целом, эти результаты показывают, что в течение 15 минут после воздействия H-CHG E. faecium 1,231,410 вызывает транскрипционный ответ на экстрацитоплазматический стресс. Это согласуется с тем, что хлоргексидин вызывает повреждение клеточной стенки и / или клеточной мембраны у E.faecium 1,231,410.
Кроме того, мутации в четырех генах в нашем наборе данных связаны с нечувствительностью к даптомицину у E. faecalis и E. faecium (41–44). Особый интерес представляет то, что гены liaXYZ , которые непосредственно регулируются регулятором стресса клеточной оболочки LiaR в E. faecalis (45), имеют высокую регуляцию в обработанных H-CHG клетках E. faecium. Наконец, htrA , кодирующая предсказанную сериновую протеазу, заякоренную в мембране, также подвергалась повышенной регуляции. Белки семейства HtrA важны для восприятия и оборота неправильно свернутых и неправильно локализованных белков в филогенетически разнообразных организмах (46).Белок семейства HtrA E. coli DegS участвует в активации RpoE, сигма-фактора экстрацитоплазматической функции, в ответ на неправильно локализованные белки (46). Повышающая регуляция htrA предполагает, что восприятие и / или оборот неправильно свернутых или неправильно локализованных белков на поверхности клетки важны для ответа на стресс H-CHG. В целом, эти результаты показывают, что в течение 15 минут после воздействия H-CHG E. faecium 1,231,410 вызывает транскрипционный ответ на экстрацитоплазматический стресс. Это согласуется с тем, что хлоргексидин вызывает повреждение клеточной стенки и / или клеточной мембраны у E.faecium 1,231,410.
 Из-за клинического значения устойчивости энтерококков к ванкомицину мы дополнительно изучили индукцию vanHAX под действием H-CHG.RT-qPCR для экспрессии vanA была проведена для подтверждения результатов секвенирования РНК (рис. 2). Экспрессия vanA была внутренне нормализована к гену домашнего хозяйства clpX , который кодирует субъединицу АТФазы протеазы ClpXP домашнего хозяйства (52), и не было обнаружено, что он дифференциально регулируется в испытаниях секвенирования РНК (данные не показаны). Используя RT-qPCR, E. faecium 1,231,410 vanA был в 64 раза активирован в культурах, подвергшихся воздействию 1 × MIC H-CHG в течение 15 минут, по сравнению с культурами, не подвергавшимися воздействию (рис.2), подтверждающий результаты секвенирования РНК. vanA был повышен до 47 и 18 раз в культурах, подвергнутых воздействию 1/2 × MIC и 1/4 × MIC H-CHG, соответственно, в течение 15 мин (рис. 2).
Из-за клинического значения устойчивости энтерококков к ванкомицину мы дополнительно изучили индукцию vanHAX под действием H-CHG.RT-qPCR для экспрессии vanA была проведена для подтверждения результатов секвенирования РНК (рис. 2). Экспрессия vanA была внутренне нормализована к гену домашнего хозяйства clpX , который кодирует субъединицу АТФазы протеазы ClpXP домашнего хозяйства (52), и не было обнаружено, что он дифференциально регулируется в испытаниях секвенирования РНК (данные не показаны). Используя RT-qPCR, E. faecium 1,231,410 vanA был в 64 раза активирован в культурах, подвергшихся воздействию 1 × MIC H-CHG в течение 15 минут, по сравнению с культурами, не подвергавшимися воздействию (рис.2), подтверждающий результаты секвенирования РНК. vanA был повышен до 47 и 18 раз в культурах, подвергнутых воздействию 1/2 × MIC и 1/4 × MIC H-CHG, соответственно, в течение 15 мин (рис. 2). faecium 1,231,502, VRE E. faecium типа VanA 1,230,933 и VRE E. faecalis HIP11704 типа VanA. Индукция vanA в ответ на H-CHG наблюдалась для всех трех штаммов, хотя кратность активации vanA в E. faecium 1,231,502 была умеренной (по крайней мере в 8,6 раза) по сравнению с таковой в других штаммах (по крайней мере, В 50 раз) (рис.2). Из этих результатов мы заключаем, что индукция vanA с помощью H-CHG не является штаммовой или видоспецифичной.
faecium 1,231,502, VRE E. faecium типа VanA 1,230,933 и VRE E. faecalis HIP11704 типа VanA. Индукция vanA в ответ на H-CHG наблюдалась для всех трех штаммов, хотя кратность активации vanA в E. faecium 1,231,502 была умеренной (по крайней мере в 8,6 раза) по сравнению с таковой в других штаммах (по крайней мере, В 50 раз) (рис.2). Из этих результатов мы заключаем, что индукция vanA с помощью H-CHG не является штаммовой или видоспецифичной. Однако частичная последовательность IS 1251 вставлена в положение -102 относительно сайта начала транскрипции vanH . Эта вставка разрушает 5 ’15 п.н. фосфорилированного следа ДНК VanR размером ~ 80 п.н., ранее идентифицированного Holman et al.(54), хотя сигма-фактор и предполагаемые сайты связывания регуляторов не повреждены. Последовательность между вставкой IS 1251 и vanH была амплифицирована и использована для создания репортерной конструкции. Плазмида pPB102 содержит транскрипционное слияние промотора vanH с геном lacZ в pPB101 (pTCV- lac-cat ).
Однако частичная последовательность IS 1251 вставлена в положение -102 относительно сайта начала транскрипции vanH . Эта вставка разрушает 5 ’15 п.н. фосфорилированного следа ДНК VanR размером ~ 80 п.н., ранее идентифицированного Holman et al.(54), хотя сигма-фактор и предполагаемые сайты связывания регуляторов не повреждены. Последовательность между вставкой IS 1251 и vanH была амплифицирована и использована для создания репортерной конструкции. Плазмида pPB102 содержит транскрипционное слияние промотора vanH с геном lacZ в pPB101 (pTCV- lac-cat ).
 Таким образом, существует прецедент обнаружения VanX как показателя устойчивости к ванкомицину.
Таким образом, существует прецедент обнаружения VanX как показателя устойчивости к ванкомицину. (B) Количественная оценка уровней белка VanX. Количество белка VanX определяли количественно путем вычисления IDV (интегрированного значения плотности) каждой полосы белка с помощью инструмента для определения плотности пятна Alphaimager. Показаны средние значения. Планка погрешностей представляет собой стандартные отклонения от 3 экспериментов. Для оценки значимости использовался односторонний критерий Стьюдента t . *, P <0,05.
(B) Количественная оценка уровней белка VanX. Количество белка VanX определяли количественно путем вычисления IDV (интегрированного значения плотности) каждой полосы белка с помощью инструмента для определения плотности пятна Alphaimager. Показаны средние значения. Планка погрешностей представляет собой стандартные отклонения от 3 экспериментов. Для оценки значимости использовался односторонний критерий Стьюдента t . *, P <0,05. subtilis BAU также использовали для определения специфического компонента H-CHG, ответственного за индукцию промотора vanH (таблица 3; см. Также фиг. S2). Раствор, содержащий хлоргексидин (хлоргексидиндиацетат) и отдельные компоненты антисептика H-CHG (порошкообразный хлоргексидин, изопропиловый спирт и соль d-глюконата натрия) были протестированы на способность вызывать образование синего ореола в репортерных штаммах BAU-102 и BAU. -103.H-CHG, порошкообразный хлоргексидин и диацетат хлоргексидина были единственными протестированными веществами, которые индуцировали промотор vanH .
subtilis BAU также использовали для определения специфического компонента H-CHG, ответственного за индукцию промотора vanH (таблица 3; см. Также фиг. S2). Раствор, содержащий хлоргексидин (хлоргексидиндиацетат) и отдельные компоненты антисептика H-CHG (порошкообразный хлоргексидин, изопропиловый спирт и соль d-глюконата натрия) были протестированы на способность вызывать образование синего ореола в репортерных штаммах BAU-102 и BAU. -103.H-CHG, порошкообразный хлоргексидин и диацетат хлоргексидина были единственными протестированными веществами, которые индуцировали промотор vanH . Из результатов, показанных на фиг. 5B, мы заключаем, что индукция H-CHG vanA зависит от VanR.Кроме того, поскольку на MIC H-CHG не влияет делеция vanR или vanRS , индукция генов устойчивости к ванкомицину VanA-типа не защищает от H-CHG.
Из результатов, показанных на фиг. 5B, мы заключаем, что индукция H-CHG vanA зависит от VanR.Кроме того, поскольку на MIC H-CHG не влияет делеция vanR или vanRS , индукция генов устойчивости к ванкомицину VanA-типа не защищает от H-CHG. В этом исследовании мы показали, что H-CHG индуцирует экспрессию гена устойчивости к ванкомицину у E. faecium и E. faecalis типа VanA (рис. 2). Следовательно, ожидаемым фенотипом VRE, обработанного H-CHG, является повышенная чувствительность к цефалоспоринам.
В этом исследовании мы показали, что H-CHG индуцирует экспрессию гена устойчивости к ванкомицину у E. faecium и E. faecalis типа VanA (рис. 2). Следовательно, ожидаемым фенотипом VRE, обработанного H-CHG, является повышенная чувствительность к цефалоспоринам. faecium 1,231,410
faecium 1,231,410 faecalis и E. faecium. Используя репортер промотора vanH , мы определили, что воздействие H-CHG приводит к увеличению активности промотора vanH . Производное E. faecium 1,231,410, экспрессирующее белок VanX, меченный гексагистидином, использовали в экспериментах по вестерн-блоттингу, чтобы показать, что повышенная активность промотора vanH с H-CHG приводит к значительному увеличению уровней белка VanX. Используя комбинацию подходов в E. faecium 1,231,410 и гетерологичном хозяине B.subtilis, мы определили, что VanR необходим для индукции vanHAX с помощью H-CHG. Эксперименты с B. subtilis показали, что хлоргексидин является специфическим компонентом H-CHG, ответственным за индукцию промотора vanH . Важно отметить, что экспрессия генов устойчивости к ванкомицину не защищает от хлоргексидина, поскольку на MIC H-CHG не влияет делеция vanR или vanRS .
faecalis и E. faecium. Используя репортер промотора vanH , мы определили, что воздействие H-CHG приводит к увеличению активности промотора vanH . Производное E. faecium 1,231,410, экспрессирующее белок VanX, меченный гексагистидином, использовали в экспериментах по вестерн-блоттингу, чтобы показать, что повышенная активность промотора vanH с H-CHG приводит к значительному увеличению уровней белка VanX. Используя комбинацию подходов в E. faecium 1,231,410 и гетерологичном хозяине B.subtilis, мы определили, что VanR необходим для индукции vanHAX с помощью H-CHG. Эксперименты с B. subtilis показали, что хлоргексидин является специфическим компонентом H-CHG, ответственным за индукцию промотора vanH . Важно отметить, что экспрессия генов устойчивости к ванкомицину не защищает от хлоргексидина, поскольку на MIC H-CHG не влияет делеция vanR или vanRS . Для устойчивости к ванкомицину VanB-типа (чувствительной только к ванкомицину) прямое связывание ванкомицина с датчиком VanS было экспериментально продемонстрировано для хозяина Streptomyces (71). Для устойчивости к ванкомицину VanA-типа была предложена альтернативная модель для объяснения ослабленной специфичности индукции по сравнению с устойчивостью VanB-типа.Эта модель утверждает, что белок VanS типа VanA реагирует на дестабилизацию клеточной поверхности и, в частности, на ингибирование трансгликозилирования (56, 69). Эта модель подтверждается наблюдением, что структурно не связанные классы лекарств активируют экспрессию резистентности типа VanA, включая гликопептиды, моеномицин, а теперь и хлоргексидин. Дальнейшие исследования необходимы для выяснения специфического аспекта стресса, вызванного хлоргексидином или хлоргексидином, который приводит к индукции резистентности типа VanA.
Для устойчивости к ванкомицину VanB-типа (чувствительной только к ванкомицину) прямое связывание ванкомицина с датчиком VanS было экспериментально продемонстрировано для хозяина Streptomyces (71). Для устойчивости к ванкомицину VanA-типа была предложена альтернативная модель для объяснения ослабленной специфичности индукции по сравнению с устойчивостью VanB-типа.Эта модель утверждает, что белок VanS типа VanA реагирует на дестабилизацию клеточной поверхности и, в частности, на ингибирование трансгликозилирования (56, 69). Эта модель подтверждается наблюдением, что структурно не связанные классы лекарств активируют экспрессию резистентности типа VanA, включая гликопептиды, моеномицин, а теперь и хлоргексидин. Дальнейшие исследования необходимы для выяснения специфического аспекта стресса, вызванного хлоргексидином или хлоргексидином, который приводит к индукции резистентности типа VanA. Механизмом, лежащим в основе этого, может быть ослабленная субстратная специфичность лигазы VanA (72, 73) в сочетании с хлоргексидин-зависимыми изменениями экспрессии генов, которые изменяют пулы субстратов и приводят к включению аминокислот или коротких кислот, которые ослабляют клеточную стенку, как это было ранее. сообщалось ранее (74). Основываясь на анализе предсказанных аминокислотных рацемаз и d-изомер-специфичных дегидрогеназ (см. Набор данных S2 в дополнительном материале), эта гипотеза не подтверждается нашими данными секвенирования РНК.Альтернативное объяснение состоит в том, что в присутствии ванкомицина и хлоргексидина E. faecium 1,231,410 синтезирует предшественники пептидогликана, которые, как и ожидалось, заканчиваются на d-Ala – d-Lac. Однако эти концы не могут быть сшиты из-за индуцированных хлоргексидином изменений экспрессии транспептидазы. Несмотря на то, что наш порог изменения в ≥10 раз, использованный в этом исследовании, не был достигнут, некоторые транспептидазы (кодируемые pbpF , ddcP и pbpA ) активируются после 15 минут воздействия хлоргексидина (см. Набор данных S2).Эти данные предполагают, что соотношение транспептидаз изменяется в присутствии хлоргексидина, что подтверждает вторую гипотезу. Анализ структуры пептидогликана E. faecium 1,231,410 представляет интерес для будущей работы, как и делеция pbpF , ddcP и pbpA для оценки их роли в сенсибилизации ванкомицином, которую мы наблюдаем для E. faecium 1,231,410 в присутствии хлоргексидин. Понимание этого механизма может быть полезным для новых стратегий лечения инфекций VREfm.
Механизмом, лежащим в основе этого, может быть ослабленная субстратная специфичность лигазы VanA (72, 73) в сочетании с хлоргексидин-зависимыми изменениями экспрессии генов, которые изменяют пулы субстратов и приводят к включению аминокислот или коротких кислот, которые ослабляют клеточную стенку, как это было ранее. сообщалось ранее (74). Основываясь на анализе предсказанных аминокислотных рацемаз и d-изомер-специфичных дегидрогеназ (см. Набор данных S2 в дополнительном материале), эта гипотеза не подтверждается нашими данными секвенирования РНК.Альтернативное объяснение состоит в том, что в присутствии ванкомицина и хлоргексидина E. faecium 1,231,410 синтезирует предшественники пептидогликана, которые, как и ожидалось, заканчиваются на d-Ala – d-Lac. Однако эти концы не могут быть сшиты из-за индуцированных хлоргексидином изменений экспрессии транспептидазы. Несмотря на то, что наш порог изменения в ≥10 раз, использованный в этом исследовании, не был достигнут, некоторые транспептидазы (кодируемые pbpF , ddcP и pbpA ) активируются после 15 минут воздействия хлоргексидина (см. Набор данных S2).Эти данные предполагают, что соотношение транспептидаз изменяется в присутствии хлоргексидина, что подтверждает вторую гипотезу. Анализ структуры пептидогликана E. faecium 1,231,410 представляет интерес для будущей работы, как и делеция pbpF , ddcP и pbpA для оценки их роли в сенсибилизации ванкомицином, которую мы наблюдаем для E. faecium 1,231,410 в присутствии хлоргексидин. Понимание этого механизма может быть полезным для новых стратегий лечения инфекций VREfm. Эти изоляты имеют мутации в ddl и зависят от экзогенного присутствия ванкомицина, индуцирующего vanA или vanB , так что может образовываться клеточная стенка (75).Было бы интересно исследовать, может ли воздействие хлоргексидина с суб-МПК спасти VRE, зависящую от гликопептида VanA-типа. Также важно, что гены, защищающие от даптомицина ( liaXYZ ), сильно активируются в ответ на хлоргексидин. Недавно было продемонстрировано, что делеция liaR , кодирующего активатор экспрессии liaXYZ (45), восстанавливает чувствительность даптомицина к нечувствительным к даптомицину энтерококкам (76). Потребуются дальнейшие исследования, чтобы определить, влияет ли «праймирование» гена хлоргексидином на результаты лечения даптомицином, или частое воздействие субингибирующего хлоргексидина является селективным для штаммов, которые конститутивно активируют liaXYZ .
Эти изоляты имеют мутации в ddl и зависят от экзогенного присутствия ванкомицина, индуцирующего vanA или vanB , так что может образовываться клеточная стенка (75).Было бы интересно исследовать, может ли воздействие хлоргексидина с суб-МПК спасти VRE, зависящую от гликопептида VanA-типа. Также важно, что гены, защищающие от даптомицина ( liaXYZ ), сильно активируются в ответ на хлоргексидин. Недавно было продемонстрировано, что делеция liaR , кодирующего активатор экспрессии liaXYZ (45), восстанавливает чувствительность даптомицина к нечувствительным к даптомицину энтерококкам (76). Потребуются дальнейшие исследования, чтобы определить, влияет ли «праймирование» гена хлоргексидином на результаты лечения даптомицином, или частое воздействие субингибирующего хлоргексидина является селективным для штаммов, которые конститутивно активируют liaXYZ .
 Это может привести к появлению ряда симптомов, включая зуд, крапивницу (крапивницу) и ангионевротический отек (отек).
Это может привести к появлению ряда симптомов, включая зуд, крапивницу (крапивницу) и ангионевротический отек (отек).
 Это особенно важно, поскольку хлоргексидин часто используется в качестве антисептика при медицинских процедурах.
Это особенно важно, поскольку хлоргексидин часто используется в качестве антисептика при медицинских процедурах. На содержание ресурсов ASCIA не влияют никакие коммерческие организации.
На содержание ресурсов ASCIA не влияют никакие коммерческие организации. При ангине горло болит так, что ребенок ни есть, ни спать нормально не может. Любое лекарство снимает боль лишь временно, через несколько часов ребенок снова жалуется на боль. Причем, это не просто «больно глотать», при ангине горло словно огнем горит. Возможно, малыш не может это еще выразить словами, но плачем – однозначно, да.
При ангине горло болит так, что ребенок ни есть, ни спать нормально не может. Любое лекарство снимает боль лишь временно, через несколько часов ребенок снова жалуется на боль. Причем, это не просто «больно глотать», при ангине горло словно огнем горит. Возможно, малыш не может это еще выразить словами, но плачем – однозначно, да.
 Если вы сомневаетесь, увеличены они или нет, откройте свой рот перед зеркалом и сравните.
Если вы сомневаетесь, увеличены они или нет, откройте свой рот перед зеркалом и сравните.
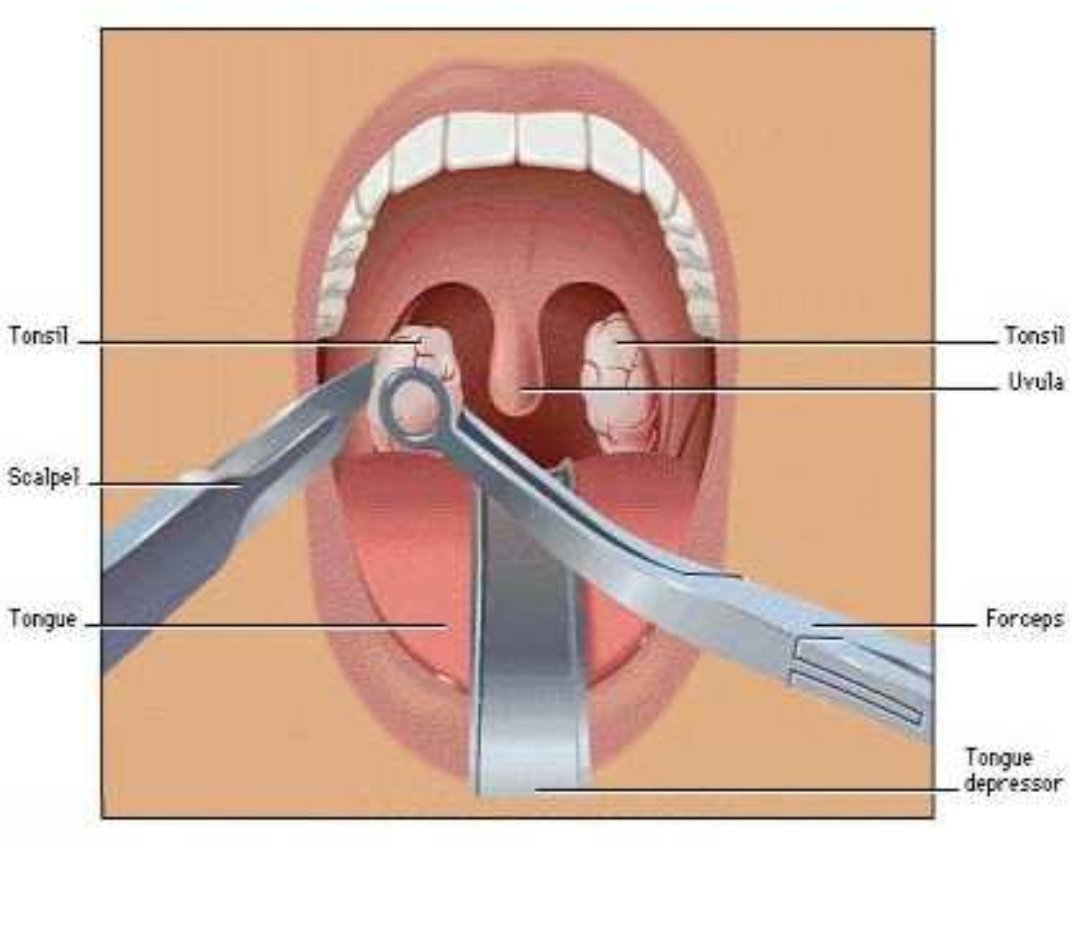 Антибиотики может назначить только врач! Если ваш ребенок аллергик, то скорее всего доктор назначит проверенный препарат, поскольку аллергики не экспериментируют с лекарствами. Связано это еще и с тем, что антибиотик значительно ослабляет иммунитет, а значит, у аллергии появляется прекрасная возможность себя проявить.
Антибиотики может назначить только врач! Если ваш ребенок аллергик, то скорее всего доктор назначит проверенный препарат, поскольку аллергики не экспериментируют с лекарствами. Связано это еще и с тем, что антибиотик значительно ослабляет иммунитет, а значит, у аллергии появляется прекрасная возможность себя проявить.
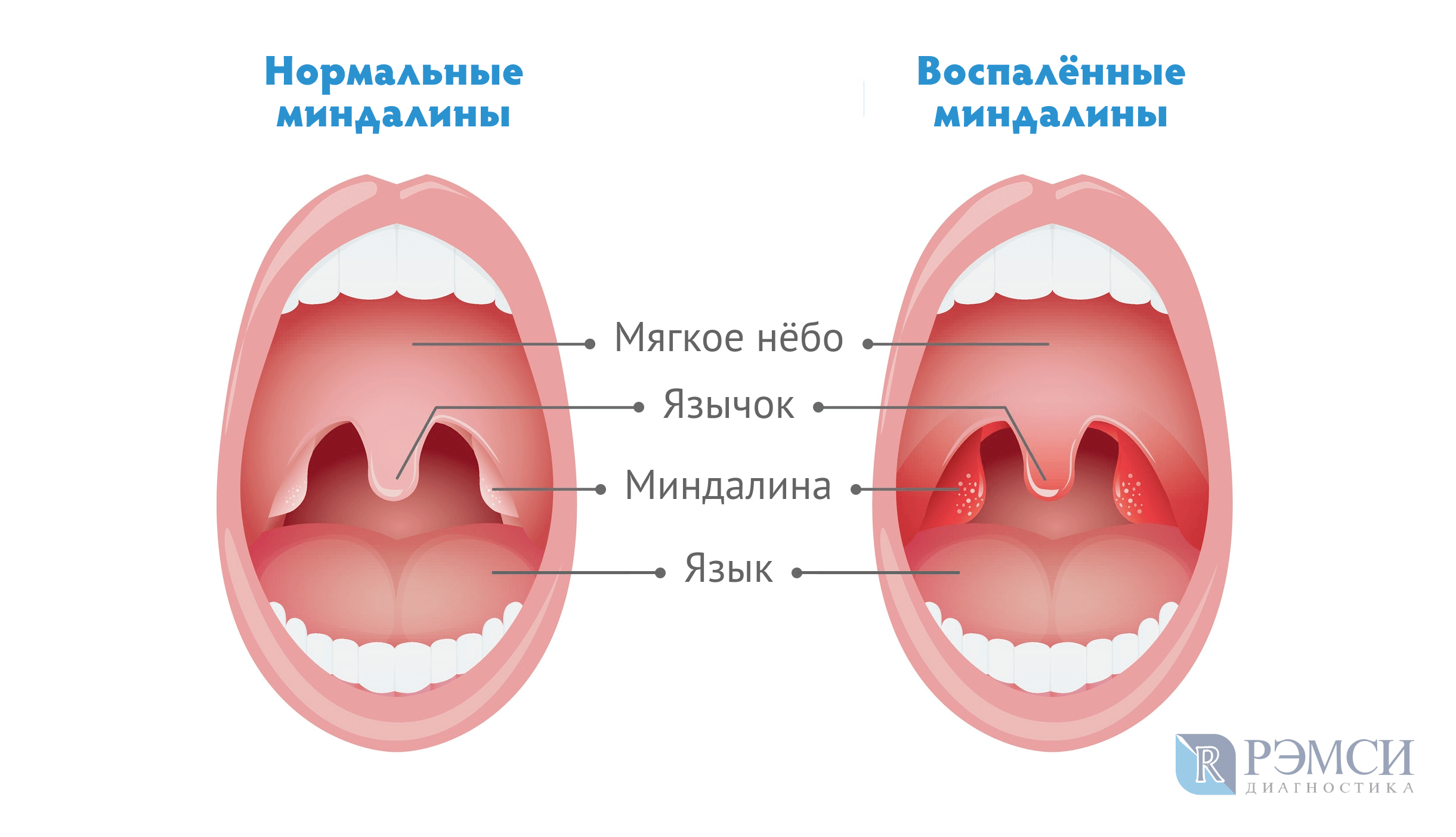 Теперь же, когда антибиотик есть в порошке, который можно развести самостоятельно, госпитализация требуется лишь при тяжелых формах ангины. В остальных случаях можно лечиться дома.
Теперь же, когда антибиотик есть в порошке, который можно развести самостоятельно, госпитализация требуется лишь при тяжелых формах ангины. В остальных случаях можно лечиться дома.
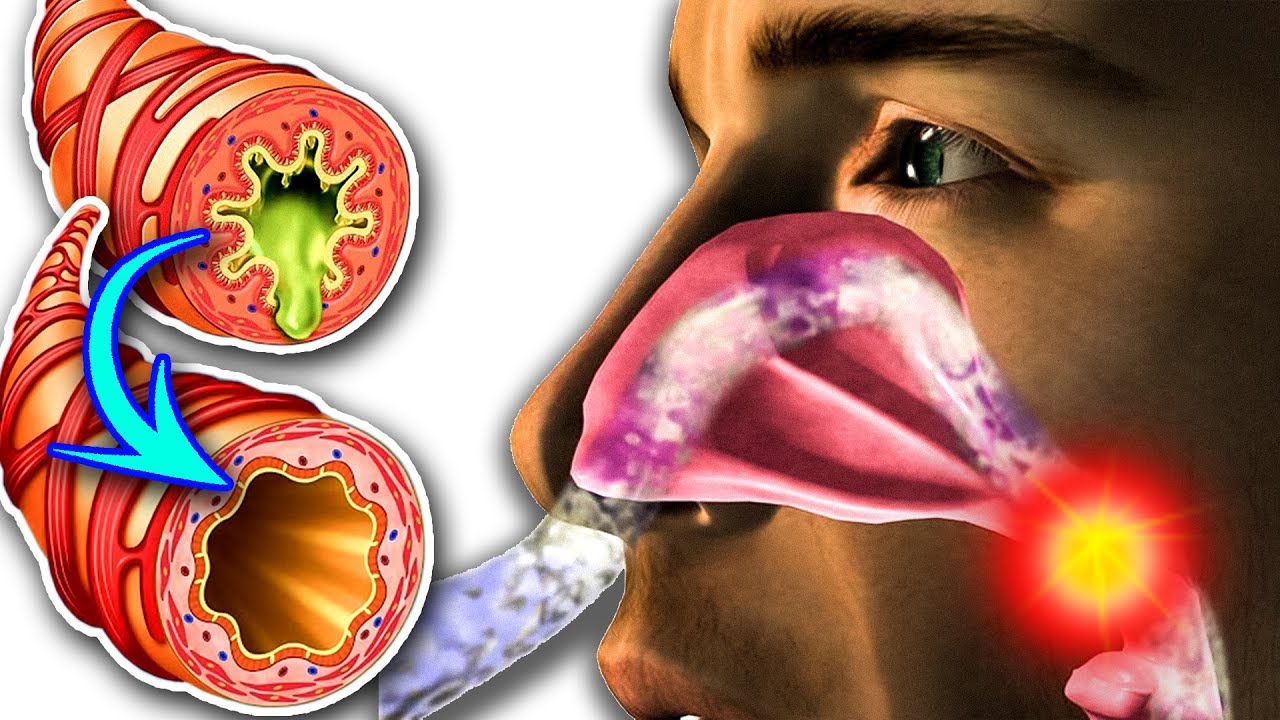 Можно нарисовать крестики-нолики для снятия напряженной атмосферы. Впрочем, и самому ребенку совершенно не обязательно чертить решетку. Мальчикам рисуем машинки, корабли и самолеты, девочкам – бантики, снежинки и цветочки. Ребенок будет воспринимать лечение как игру и охотнее позволит вам выполнить предписание врача.
Можно нарисовать крестики-нолики для снятия напряженной атмосферы. Впрочем, и самому ребенку совершенно не обязательно чертить решетку. Мальчикам рисуем машинки, корабли и самолеты, девочкам – бантики, снежинки и цветочки. Ребенок будет воспринимать лечение как игру и охотнее позволит вам выполнить предписание врача.
 Интересуется в равной мере всеми аспектами своей специальности. Имеет опыт хирургических вмешательств в полости носа, горла. Особенно богат его опыт в уходе за пациентами после функциональных эндоскопических операций в полости носа и на околоносовых пазухах.
Интересуется в равной мере всеми аспектами своей специальности. Имеет опыт хирургических вмешательств в полости носа, горла. Особенно богат его опыт в уходе за пациентами после функциональных эндоскопических операций в полости носа и на околоносовых пазухах.
 На самом деле это достаточно важный вопрос, и, я надеюсь, со временем в школьную программу включат эти достаточно простые сведения для того, чтобы у людей с детства обязательно было базовое представление о том, с чем мы сталкиваемся каждый год.
На самом деле это достаточно важный вопрос, и, я надеюсь, со временем в школьную программу включат эти достаточно простые сведения для того, чтобы у людей с детства обязательно было базовое представление о том, с чем мы сталкиваемся каждый год. В чем это выражается с точки зрения практики, я расскажу далее.
В чем это выражается с точки зрения практики, я расскажу далее. Я постараюсь на примере одной этой фразы разобрать целую массу существующих неправильных стереотипов.
Я постараюсь на примере одной этой фразы разобрать целую массу существующих неправильных стереотипов. Но не сама острая болезнь вызывает это. Острая болезнь отличается от хронической тем, что она начинается и заканчивается.
Но не сама острая болезнь вызывает это. Острая болезнь отличается от хронической тем, что она начинается и заканчивается. То есть простуды, которые стали возникать чуть чаще, чем обычно, никак нельзя объяснить нарушением иммунитета.
То есть простуды, которые стали возникать чуть чаще, чем обычно, никак нельзя объяснить нарушением иммунитета. При этом риск тех осложнений, которые бывают при вирусной инфекции, никоим образом не снижался.
При этом риск тех осложнений, которые бывают при вирусной инфекции, никоим образом не снижался. Просто есть некоторые стереотипы, которые заставляют нас думать о том, что нужно обязательно что-то начинать лечить.
Просто есть некоторые стереотипы, которые заставляют нас думать о том, что нужно обязательно что-то начинать лечить.

 Помните о том, что суточная дозировка парацетамола или ибупрофена не безгранична (!!!). При передозировке возможны тяжелые осложнения. Внимательно прочтите инструкцию к препарату, которым пользуетесь.
Помните о том, что суточная дозировка парацетамола или ибупрофена не безгранична (!!!). При передозировке возможны тяжелые осложнения. Внимательно прочтите инструкцию к препарату, которым пользуетесь.
 Наиболее частой причиной температурных и некоторых других реакций у детей младшего возраста являются режущиеся зубки, у детей старшего возраста – простудные инфекции.
Наиболее частой причиной температурных и некоторых других реакций у детей младшего возраста являются режущиеся зубки, у детей старшего возраста – простудные инфекции.

 Вакцина может дать реакцию только в некоторых случаях. При правильно сделанной прививке побочных эффектов не должно быть.
Вакцина может дать реакцию только в некоторых случаях. При правильно сделанной прививке побочных эффектов не должно быть.


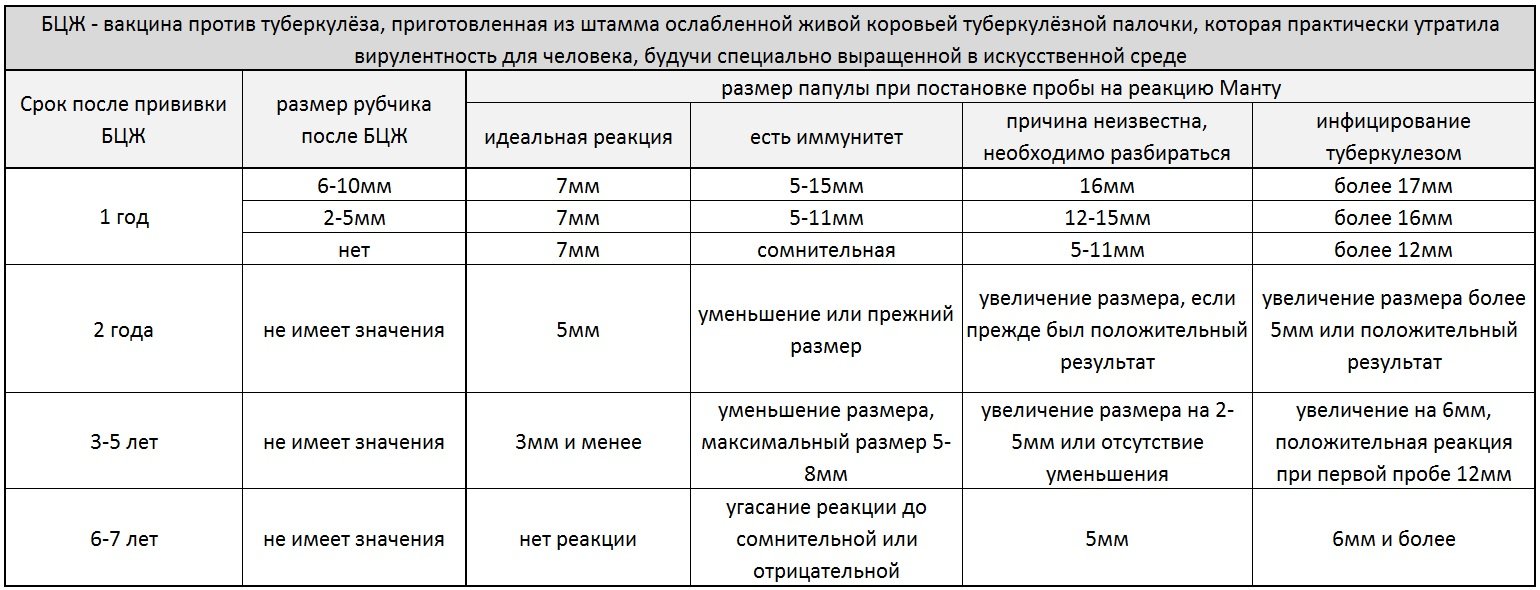 Какие прививки в каком порядке делать – на эти
Какие прививки в каком порядке делать – на эти А иногда организм преподносит сюрпризы в виде непредсказуемых
А иногда организм преподносит сюрпризы в виде непредсказуемых
 Это можно будет сделать на 3-и сутки
Это можно будет сделать на 3-и сутки
 Лечения такая сыпь не требует, она не опасна и
Лечения такая сыпь не требует, она не опасна и Наиболее частым проявлением центральных функциональных нарушений является психосоматическая потеря голоса, так называемая – психогенная афония. Главная особенность – в проявлениях, при которых кашель, смех, и другие неконтролируемые звуки проявляются вполне нормально, без каких-либо дисфоний, однако при обычной речи голосовой аппарат «отказывается» нормально функционировать, полностью лишая человека «дара речи». Чаще всего психосоматическая потеря голоса проявляется у людей истерического психотипа и после травмирующих эмоциональных ситуаций.
Наиболее частым проявлением центральных функциональных нарушений является психосоматическая потеря голоса, так называемая – психогенная афония. Главная особенность – в проявлениях, при которых кашель, смех, и другие неконтролируемые звуки проявляются вполне нормально, без каких-либо дисфоний, однако при обычной речи голосовой аппарат «отказывается» нормально функционировать, полностью лишая человека «дара речи». Чаще всего психосоматическая потеря голоса проявляется у людей истерического психотипа и после травмирующих эмоциональных ситуаций.
 Такая патология характерна для лиц, чья профессия связана с длительным и сильным напряжением голосового аппарата – педагогов, дикторов, певцов, экскурсоводов. Острые формы фонастении могут привести к потере голоса.
Такая патология характерна для лиц, чья профессия связана с длительным и сильным напряжением голосового аппарата – педагогов, дикторов, певцов, экскурсоводов. Острые формы фонастении могут привести к потере голоса.

 Искажения проявляются в виде грубого, монотонного голоса.
Искажения проявляются в виде грубого, монотонного голоса.
 Для этой цели применяется специальный прибор – электронный стробоскоп.
Для этой цели применяется специальный прибор – электронный стробоскоп.
 Грамотная и своевременная диагностика позволит точнее определить направление лечения органических или функциональных причин.
Грамотная и своевременная диагностика позволит точнее определить направление лечения органических или функциональных причин.
 Препарат способен улучшать качество голоса с первых дней приема.
Препарат способен улучшать качество голоса с первых дней приема.
 Во втором случае человек может произносить звуки, но только шепотом. Если мучает кашель и пропал голос, лечение в домашних условиях может дать эффект, но приступать к нему нужно только после того, как будет установлена причина такого состояния. Необходимо обратиться к специалисту, который поставит диагноз и подскажет, что делать, если пропал голос.
Во втором случае человек может произносить звуки, но только шепотом. Если мучает кашель и пропал голос, лечение в домашних условиях может дать эффект, но приступать к нему нужно только после того, как будет установлена причина такого состояния. Необходимо обратиться к специалисту, который поставит диагноз и подскажет, что делать, если пропал голос. Такое происходит, когда человек, чья профессиональная деятельность не связана с громкой речью или пением, решает попробовать себя в роли певца на вечеринке, или срывает голос в ходе бурной и продолжительной дискуссии. Как правило, наутро обнаруживается, что осипло горло, и невозможно не только кричать, но и говорить. С профессиональными певцами, ораторами и комментаторами такого не происходит, потому что их голосовые связки достаточно натренированы.
Такое происходит, когда человек, чья профессиональная деятельность не связана с громкой речью или пением, решает попробовать себя в роли певца на вечеринке, или срывает голос в ходе бурной и продолжительной дискуссии. Как правило, наутро обнаруживается, что осипло горло, и невозможно не только кричать, но и говорить. С профессиональными певцами, ораторами и комментаторами такого не происходит, потому что их голосовые связки достаточно натренированы.
 Многие замечают, что последствиями чрезмерных возлияний становятся не только «мешки» под глазами, но и частично пропавший голос.
Многие замечают, что последствиями чрезмерных возлияний становятся не только «мешки» под глазами, но и частично пропавший голос.
 Пить по стакану утром и вечером.
Пить по стакану утром и вечером. Но именно проблемы с голосом вызывают больше всего опасений. Люди боятся, что возможность издавать звуки будет утрачена навсегда, либо голосовой аппарат будет функционировать неполноценно. Эти опасения имеют под собой основания. Если вовремя не начать принимать лекарства и посещать физиопроцедуры, острая форма ларингита может перейти в хроническую, тогда тембр не восстановится до конца, оставшись грубым и сиплым. Так происходит не всегда, но часто.
Но именно проблемы с голосом вызывают больше всего опасений. Люди боятся, что возможность издавать звуки будет утрачена навсегда, либо голосовой аппарат будет функционировать неполноценно. Эти опасения имеют под собой основания. Если вовремя не начать принимать лекарства и посещать физиопроцедуры, острая форма ларингита может перейти в хроническую, тогда тембр не восстановится до конца, оставшись грубым и сиплым. Так происходит не всегда, но часто. Так происходит не всегда, но часто.
Так происходит не всегда, но часто.
 Можно есть фрукты и овощи, главное, чтобы они не были кислыми. На столе каждый день должны быть каши и супы из круп. Полезно есть отварные и тушеные овощи, пить теплое молоко. Не следует пить кофе, так как этот напиток способствует обезвоживанию. На время лечения необходимо отказаться от курения и алкоголя, если у пациента, который потерял голос, есть эти вредные привычки.
Можно есть фрукты и овощи, главное, чтобы они не были кислыми. На столе каждый день должны быть каши и супы из круп. Полезно есть отварные и тушеные овощи, пить теплое молоко. Не следует пить кофе, так как этот напиток способствует обезвоживанию. На время лечения необходимо отказаться от курения и алкоголя, если у пациента, который потерял голос, есть эти вредные привычки.

 Люди часто не замечают, что использование освежителя воздуха, жидкости для снятия лака действует на кошку угнетающе. Неоднократное или длительное вдыхание химических веществ приводит к отравлению. Кошка хрипит, чихает, отказывается от еды, теряет голос.
Люди часто не замечают, что использование освежителя воздуха, жидкости для снятия лака действует на кошку угнетающе. Неоднократное или длительное вдыхание химических веществ приводит к отравлению. Кошка хрипит, чихает, отказывается от еды, теряет голос. Молоко, кефир, бульон, любой корм не заменит чистой воды. Она должна быть в чашке постоянно.
Молоко, кефир, бульон, любой корм не заменит чистой воды. Она должна быть в чашке постоянно. На языке, гортани у животного образуются водянистые язвы. Они приносят много боли, дискомфорта кошкам, им трудно глотать, мяукать, мурлыкать.
На языке, гортани у животного образуются водянистые язвы. Они приносят много боли, дискомфорта кошкам, им трудно глотать, мяукать, мурлыкать.
 Посоветуйте, что делать и к какому специалисту нужно обратиться»
Посоветуйте, что делать и к какому специалисту нужно обратиться»
 Из «серебристого» с диапазоном звучания 5-6 нот он становится насыщенным, обретает полноту звучания, «металлический» оттенок. Постепенно увеличивается его диапазон, у подростков он может быть равен двум октавам.
Из «серебристого» с диапазоном звучания 5-6 нот он становится насыщенным, обретает полноту звучания, «металлический» оттенок. Постепенно увеличивается его диапазон, у подростков он может быть равен двум октавам.
 Обычно этот период проходит незаметно для ребенка и его родителей и не сопровождается какими-либо нарушениями, если процесс протекает медленно, постепенно. При остром течении мутации происходят резкие изменения в голосе — срывы, появление низких звуков, внезапное «соскакивание на фистулу» . Такие изменения заметны и для ребенка, и для его родителей. Особенно ощущают эти симптомы поющие дети. У некоторых подростков голос становится грубым, хриплым, без модуляций.
Обычно этот период проходит незаметно для ребенка и его родителей и не сопровождается какими-либо нарушениями, если процесс протекает медленно, постепенно. При остром течении мутации происходят резкие изменения в голосе — срывы, появление низких звуков, внезапное «соскакивание на фистулу» . Такие изменения заметны и для ребенка, и для его родителей. Особенно ощущают эти симптомы поющие дети. У некоторых подростков голос становится грубым, хриплым, без модуляций. Отмечается быстрый рост голосовых складок, в период мутации длина их у мальчиков увеличивается 1,5 раза, а у девочек только на одну треть.
Отмечается быстрый рост голосовых складок, в период мутации длина их у мальчиков увеличивается 1,5 раза, а у девочек только на одну треть. И не секрет, что послемутационному периоду свойственна особая ранимость. В этом возрасте голосовой аппарат быстро «устает». Чрезмерно громкое пение, крик, несоблюдение возрастного диапазона -пение «взрослых» песен, сольные выступления на эстраде, пение во время респираторного заболевания, все это может привести к значительным нарушениям голоса и развитию таких заболеваний, как узелки, полипы и кисты голосовых складок, хронический ларингит, подслизистая гематома гортани , кровоизлияние в голосовую складку.
И не секрет, что послемутационному периоду свойственна особая ранимость. В этом возрасте голосовой аппарат быстро «устает». Чрезмерно громкое пение, крик, несоблюдение возрастного диапазона -пение «взрослых» песен, сольные выступления на эстраде, пение во время респираторного заболевания, все это может привести к значительным нарушениям голоса и развитию таких заболеваний, как узелки, полипы и кисты голосовых складок, хронический ларингит, подслизистая гематома гортани , кровоизлияние в голосовую складку.
 Выполнить осмотр гортани этими методами можно с возраста 7-8 лет, в связи с эмоциональными и поведенческими особенностями маленького пациента. В более раннем возрасте такая процедура может быть выполнена только в условиях общего обезболивания , под легким наркозом, который безопасен для организма.
Выполнить осмотр гортани этими методами можно с возраста 7-8 лет, в связи с эмоциональными и поведенческими особенностями маленького пациента. В более раннем возрасте такая процедура может быть выполнена только в условиях общего обезболивания , под легким наркозом, который безопасен для организма.



 При этом учитываются тип опухоли, степень распространения заболевания, текущее состояние больного, его возраст, сопутствующие патологии и т.д.
При этом учитываются тип опухоли, степень распространения заболевания, текущее состояние больного, его возраст, сопутствующие патологии и т.д. Помочь больному может только своевременное лечение рака гортани.
Помочь больному может только своевременное лечение рака гортани.
 Пациентам отвечают израильские клинические онкологи и главный врач LISOD, д.м. н., профессор Алла Винницкая.
Пациентам отвечают израильские клинические онкологи и главный врач LISOD, д.м. н., профессор Алла Винницкая. Он прошел три курса химиотерапии и два курса лучевой терапии, выполнили трахеостомию,но у него гноится рана. Сейчас лежит в больнице. Предложили операцию по удалению гортани.Подскажите, что делать? Спасибо!
Он прошел три курса химиотерапии и два курса лучевой терапии, выполнили трахеостомию,но у него гноится рана. Сейчас лежит в больнице. Предложили операцию по удалению гортани.Подскажите, что делать? Спасибо!
 С учетом хорошего ответа на лечение, следующим этапом является радикальная лучевая терапия одновременно с химиотерапией во время облучения. Если после лечения клинически болезнь полностью исчезнет, то через 9-12 недель следует провести ПЭТ-КТ исследование и при наличии остаточной болезни (первичной или в лимфоузлах) – провести оперативное вмешательство. Если все «чисто» — наблюдение. Профилактическая химиотерапия после облучения не улучшает результатов. Если клинически есть остаточная болезнь – оперируют.
С учетом хорошего ответа на лечение, следующим этапом является радикальная лучевая терапия одновременно с химиотерапией во время облучения. Если после лечения клинически болезнь полностью исчезнет, то через 9-12 недель следует провести ПЭТ-КТ исследование и при наличии остаточной болезни (первичной или в лимфоузлах) – провести оперативное вмешательство. Если все «чисто» — наблюдение. Профилактическая химиотерапия после облучения не улучшает результатов. Если клинически есть остаточная болезнь – оперируют.
 Но это лишь в том случае, если он не воспален.
Но это лишь в том случае, если он не воспален.
 Вы можете лишь облегчить неприятные ощущения. А поможет вам в этом:
Вы можете лишь облегчить неприятные ощущения. А поможет вам в этом: Именно на холод я и грешил. Но все оказалось намного серьезнее. Я не имею в виду все то, что было со мной, меня ничего не зацепило. Важнее знать, что это может быть, какую опасность несет. И решил, что просто обязан поделиться полученными знаниями.
Именно на холод я и грешил. Но все оказалось намного серьезнее. Я не имею в виду все то, что было со мной, меня ничего не зацепило. Важнее знать, что это может быть, какую опасность несет. И решил, что просто обязан поделиться полученными знаниями.

 И самое страшное, что такие состояния могут наблюдаться даже у ребенка.
И самое страшное, что такие состояния могут наблюдаться даже у ребенка. И чем раньше человек попадает в руки профессионалов, тем больше у него шансов на скорейшее выздоровление.
И чем раньше человек попадает в руки профессионалов, тем больше у него шансов на скорейшее выздоровление. В любом случае, при малейших признаках необходимо обращаться к врачу. Первое, чем поинтересуется врач — это состояние зубов, что иногда возмущает пациентов. Мол, какое дело терапевту до состояния зубов. Теперь каждый из вас должен понять, что от кариозных зубов вред наносится всему организму.
В любом случае, при малейших признаках необходимо обращаться к врачу. Первое, чем поинтересуется врач — это состояние зубов, что иногда возмущает пациентов. Мол, какое дело терапевту до состояния зубов. Теперь каждый из вас должен понять, что от кариозных зубов вред наносится всему организму. Существуют рецепты, которые помогут очистить лимфу. Делать теплые компрессы, если воспалился лимфоузел под челюстью, без консультации с врачом не стоит. Это может привести к негативным последствиям. Тепло не всегда эффективно для устранения этой проблемы, особенно если заболевание носит онкологический характер. Все домашние средства не должны заменять медикаментозную терапию. Это опасно для вашего здоровья.
Существуют рецепты, которые помогут очистить лимфу. Делать теплые компрессы, если воспалился лимфоузел под челюстью, без консультации с врачом не стоит. Это может привести к негативным последствиям. Тепло не всегда эффективно для устранения этой проблемы, особенно если заболевание носит онкологический характер. Все домашние средства не должны заменять медикаментозную терапию. Это опасно для вашего здоровья.
 По всему нашему телу разбросана целая сеть лимфоузлов: челюстные, шейные, локтевые, затылочные и многие другие.
По всему нашему телу разбросана целая сеть лимфоузлов: челюстные, шейные, локтевые, затылочные и многие другие. Вся их сеть огромна и сложна: в нее включены не только узлы, но и сосуды, посредством которых все связывается в единое целое.
Вся их сеть огромна и сложна: в нее включены не только узлы, но и сосуды, посредством которых все связывается в единое целое.


 Это доставляет ощутимый дискомфорт и приводит к сдавливанию кровеносных сосудов.
Это доставляет ощутимый дискомфорт и приводит к сдавливанию кровеносных сосудов.


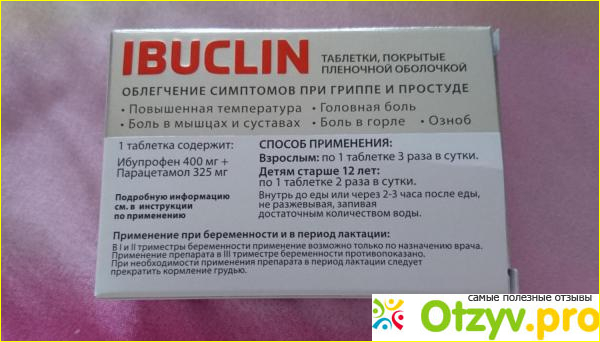 Доказано, что беременность не является фактором, ограничивающим формирование полноценного поствакцинального иммунитета.
Доказано, что беременность не является фактором, ограничивающим формирование полноценного поствакцинального иммунитета.

 Детская форма выпускается в виде суспензии с клубничным или апельсиновым вкусом и дозируется исходя из массы тела6. Таким образом, для получения нужной разовой дозы необходим большой объем суспензии.
Детская форма выпускается в виде суспензии с клубничным или апельсиновым вкусом и дозируется исходя из массы тела6. Таким образом, для получения нужной разовой дозы необходим большой объем суспензии. Поэтому врачи рекомендуют стараться избегать приема любых лекарств во время I триместра беременности, выбирать и проводить местное лечение, если это возможно, и принимать минимальные дозы наиболее безопасного препарата4. Таким образом, при высокой температуре необходимо пить больше жидкости, делать обтирания водой комнатной температуры и влажные компрессы. При болях в мышцах и суставах выбирая между обезболивающим для приема внутрь или местным средством, лучше выбрать обезболивающий препарат для наружного применения, например, Нурофен® Экспресс гель12. Однако его тоже с осторожностью применяют в I и II – м триместре беременности12.
Поэтому врачи рекомендуют стараться избегать приема любых лекарств во время I триместра беременности, выбирать и проводить местное лечение, если это возможно, и принимать минимальные дозы наиболее безопасного препарата4. Таким образом, при высокой температуре необходимо пить больше жидкости, делать обтирания водой комнатной температуры и влажные компрессы. При болях в мышцах и суставах выбирая между обезболивающим для приема внутрь или местным средством, лучше выбрать обезболивающий препарат для наружного применения, например, Нурофен® Экспресс гель12. Однако его тоже с осторожностью применяют в I и II – м триместре беременности12.

.gif) Во время беременности, особенно в первом триместре, даже легкая простуда может обернуться серьезными осложнениями. Поэтому очень важно не допустить заболевания.
Во время беременности, особенно в первом триместре, даже легкая простуда может обернуться серьезными осложнениями. Поэтому очень важно не допустить заболевания.
 Необходимы также продукты, содержащие белок.
Необходимы также продукты, содержащие белок.
 Назначается для профилактики и лечения нескольких разновидностей вирусных инфекций и гриппа, может использоваться при беременности и лактации.
Назначается для профилактики и лечения нескольких разновидностей вирусных инфекций и гриппа, может использоваться при беременности и лактации. Только специалист подберет препараты, что не навредят крохе и поспособствуют быстрому маминому выздоровлению.
Только специалист подберет препараты, что не навредят крохе и поспособствуют быстрому маминому выздоровлению.

 03.2014 № 125н «Об утверждении национального календаря профилактических прививок и календаря профилактических прививок по эпидемическим показаниям» иммунизация беременных включена в контингенты, подлежащие иммунизации против гриппа в РФ.
03.2014 № 125н «Об утверждении национального календаря профилактических прививок и календаря профилактических прививок по эпидемическим показаниям» иммунизация беременных включена в контингенты, подлежащие иммунизации против гриппа в РФ. Прививки беременным рекомендуется делать со второго триместра беременности.
Прививки беременным рекомендуется делать со второго триместра беременности. Поэтому пациентам следует объяснять, что контакт беременной с источником гриппа в первые недели после прививки может закончиться развитием типичного инфекционного заболевания, что часто ошибочно приписывают к последствиям проведенной вакцинации. Неправильная оценка таких явлений часто дискредитирует вакцину и формирует негативное отношение пациентов к иммунопрофилактике гриппа.
Поэтому пациентам следует объяснять, что контакт беременной с источником гриппа в первые недели после прививки может закончиться развитием типичного инфекционного заболевания, что часто ошибочно приписывают к последствиям проведенной вакцинации. Неправильная оценка таких явлений часто дискредитирует вакцину и формирует негативное отношение пациентов к иммунопрофилактике гриппа.
 Мы перечисляем конкретные ингредиенты и определенные препараты, относящиеся к категориям, которые можно и не безопасно принимать.
Мы перечисляем конкретные ингредиенты и определенные препараты, относящиеся к категориям, которые можно и не безопасно принимать.




 А теперь вот еще одна вещь, которую нужно добавить в контрольный список для вашего ребенка: подготовка к гриппу и защита от него.
А теперь вот еще одна вещь, которую нужно добавить в контрольный список для вашего ребенка: подготовка к гриппу и защита от него. Если вы подозреваете, что у вас грипп, как можно скорее позвоните своему врачу, чтобы получить точный диагноз и необходимое лечение (которое может включать в себя безопасные для беременности противовирусные препараты от гриппа).
Если вы подозреваете, что у вас грипп, как можно скорее позвоните своему врачу, чтобы получить точный диагноз и необходимое лечение (которое может включать в себя безопасные для беременности противовирусные препараты от гриппа).
 Он никогда не бывает эффективным на 100%, поскольку защищает только от вирусов гриппа, которые, как ожидается, вызовут наибольшее количество проблем в конкретный год. Тем не менее, это значительно увеличивает вероятность того, что вы избежите сезона гриппа.
Он никогда не бывает эффективным на 100%, поскольку защищает только от вирусов гриппа, которые, как ожидается, вызовут наибольшее количество проблем в конкретный год. Тем не менее, это значительно увеличивает вероятность того, что вы избежите сезона гриппа.
 Ниже о лекарствах. вам следует избегать)
Ниже о лекарствах. вам следует избегать)



 Некоторые из этих простых шагов включают в себя регулярное мытье рук, здоровое питание, много сна и держаться подальше от больных гриппом. CDC рекомендует сделать вакцинацию против гриппа как наиболее эффективный способ предотвратить заражение гриппом во время беременности.
Некоторые из этих простых шагов включают в себя регулярное мытье рук, здоровое питание, много сна и держаться подальше от больных гриппом. CDC рекомендует сделать вакцинацию против гриппа как наиболее эффективный способ предотвратить заражение гриппом во время беременности. 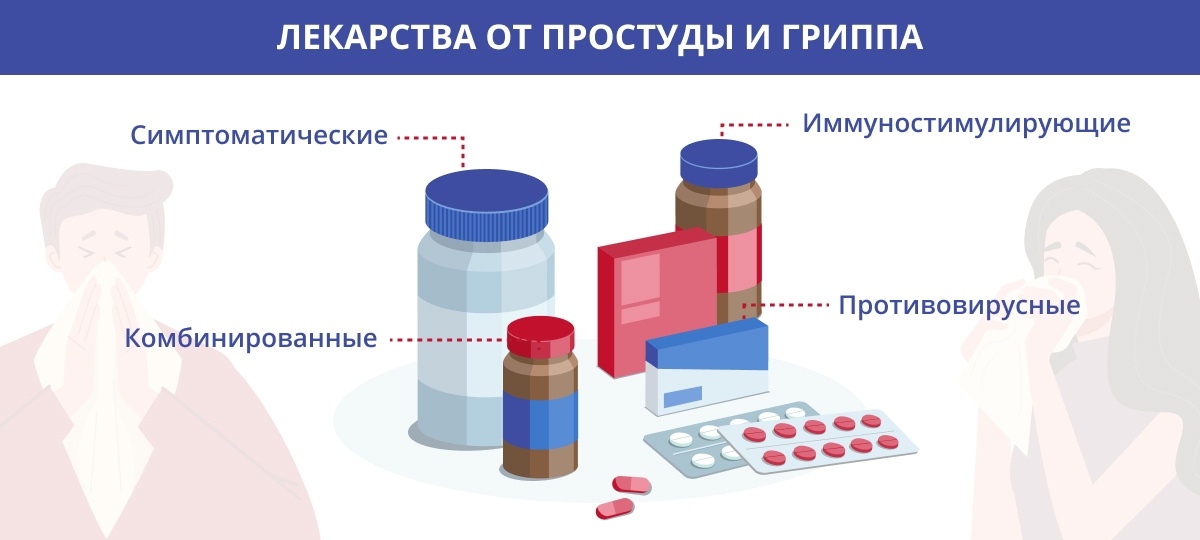
 Другие меры по лечению гриппа включают в себя много отдыха и питье большого количества жидкости.
Другие меры по лечению гриппа включают в себя много отдыха и питье большого количества жидкости.
 Беременные женщины. Получено с https://www.flu.gov/at-risk/pregnant/
Беременные женщины. Получено с https://www.flu.gov/at-risk/pregnant/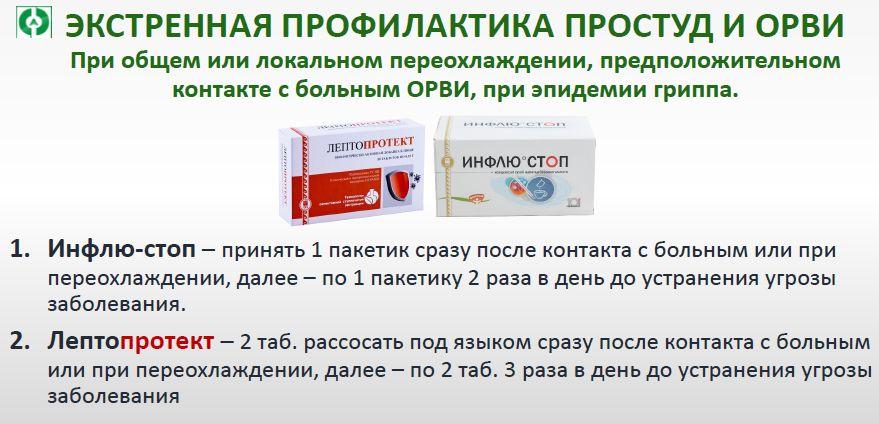

 Капсула осельтамивира (Тамифлю) 75 мг два раза в день в течение 5 дней является рекомендуемым противовирусным препаратом первого выбора.
Капсула осельтамивира (Тамифлю) 75 мг два раза в день в течение 5 дней является рекомендуемым противовирусным препаратом первого выбора.
 Тайленол чаще всего безопасен в стандартных дозах для облегчения боли или дискомфорта.Лучше всего поговорить со своим врачом, прежде чем принимать какие-либо лекарства от простуды во время беременности.
Тайленол чаще всего безопасен в стандартных дозах для облегчения боли или дискомфорта.Лучше всего поговорить со своим врачом, прежде чем принимать какие-либо лекарства от простуды во время беременности.
 По этим причинам теряется равновесие в работе всех систем организма, отсюда и головокружения, и тошнота.
По этим причинам теряется равновесие в работе всех систем организма, отсюда и головокружения, и тошнота. отдел. лучевой диагностики
отдел. лучевой диагностики диагностики
диагностики диагностики
диагностики Терапия
Терапия лазерный хирург
лазерный хирург 0T
0T отдел. лучевой диагностики
отдел. лучевой диагностики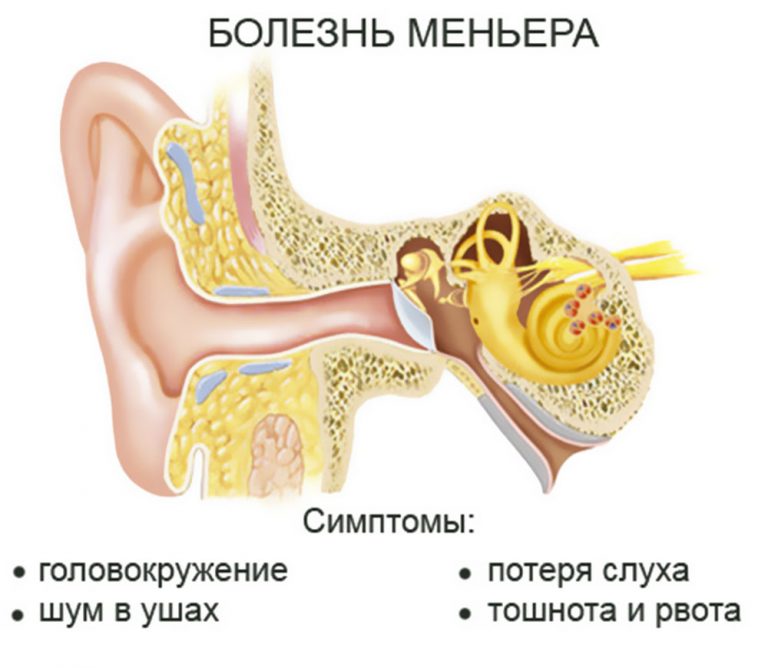 отдел. лучевой диагностики
отдел. лучевой диагностики Хирургия
Хирургия диагностики
диагностики лазерный хирург
лазерный хирург Имплантология
Имплантология Ортодонтия
Ортодонтия Почему так происходит? За равновесие отвечает не только мозжечок, но орган, находящийся во внутреннем ухе – кортиев орган. Острый отит среднего уха патологически влияет на общее состояние организма, в заложенном ухе с гнойным содержимым постоянно слышится шум, равновесие нарушается.
Почему так происходит? За равновесие отвечает не только мозжечок, но орган, находящийся во внутреннем ухе – кортиев орган. Острый отит среднего уха патологически влияет на общее состояние организма, в заложенном ухе с гнойным содержимым постоянно слышится шум, равновесие нарушается.
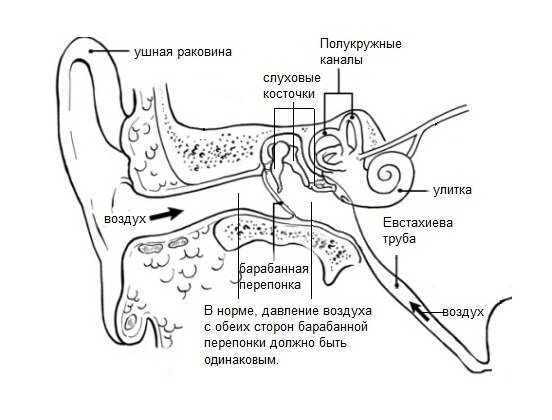
 Причем они могут проявляться внезапно и так же неожиданно исчезать.
Причем они могут проявляться внезапно и так же неожиданно исчезать. Для этого рекомендуем в самые кратчайшие сроки обратиться к терапевту. После осмотра опытный врач должен назначать ряд анализов и других обследований, а затем и эффективное лечение.
Для этого рекомендуем в самые кратчайшие сроки обратиться к терапевту. После осмотра опытный врач должен назначать ряд анализов и других обследований, а затем и эффективное лечение. На отдых следует выделять достаточное количество времени. При этом спать желательно не менее 8 часов.
На отдых следует выделять достаточное количество времени. При этом спать желательно не менее 8 часов. Потеря равновесия усиливается шагами, появляются беспокойства во сне или ощущения рвоты;
Потеря равновесия усиливается шагами, появляются беспокойства во сне или ощущения рвоты; В таких случаях необходимо сойти, или сдвинуться ближе к водителю, сконцентрировав внимание на дороге.
В таких случаях необходимо сойти, или сдвинуться ближе к водителю, сконцентрировав внимание на дороге. Подобные признаки могут быть предпосылками заболеваний кардиоваскулярной системы и ЦНС.
Подобные признаки могут быть предпосылками заболеваний кардиоваскулярной системы и ЦНС. Эта симптоматика может проявиться при состояниях:
Эта симптоматика может проявиться при состояниях:




 Если вы испытываете внезапное головокружение и потерю слуха, немедленно обратитесь к врачу.
Если вы испытываете внезапное головокружение и потерю слуха, немедленно обратитесь к врачу.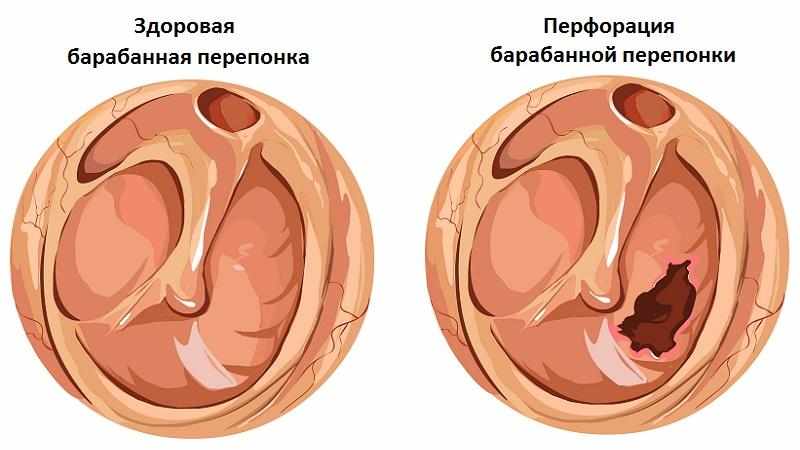 Общие проблемы со здоровьем, такие как диабет, недостаточность щитовидной железы, авитаминоз, анемия и артериальная закупорка, также могут вызывать головокружение.
Общие проблемы со здоровьем, такие как диабет, недостаточность щитовидной железы, авитаминоз, анемия и артериальная закупорка, также могут вызывать головокружение. За поведенческим тестом слуха в звуковой кабине может следовать тест на слуховую реакцию ствола мозга (ABR). Тест ABR неинвазивно регистрирует ответы ствола мозга на звуковые раздражители. Мозговые волны собираются, пока вы удобно отдыхаете с закрытыми глазами. Наличие или отсутствие потери слуха или аномалий слухового ствола мозга поможет врачу понять причину ваших симптомов.
За поведенческим тестом слуха в звуковой кабине может следовать тест на слуховую реакцию ствола мозга (ABR). Тест ABR неинвазивно регистрирует ответы ствола мозга на звуковые раздражители. Мозговые волны собираются, пока вы удобно отдыхаете с закрытыми глазами. Наличие или отсутствие потери слуха или аномалий слухового ствола мозга поможет врачу понять причину ваших симптомов.

 Эти посторонние предметы могут стимулировать выработку ушной серы.
Эти посторонние предметы могут стимулировать выработку ушной серы.

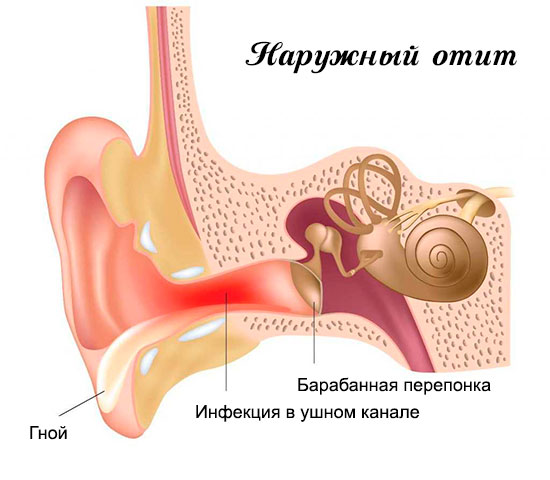



 А в конце того же столетия французский химик Леблан получил патент на способ превращения глауберовой соли в соду.
Химическая формула пищевой соды – NaHCO3, натрий двууглекислый. Это мягкая щелочь, и именно поэтому она помогает организму человека при воздействии различных кислот. По этой причине пищевую соду активно используют в медицинских и бытовых целях. В России крупнейший производитель — АО «Башкирская содовая компания», производящая 85% всей пищевой соды в стране.
А в конце того же столетия французский химик Леблан получил патент на способ превращения глауберовой соли в соду.
Химическая формула пищевой соды – NaHCO3, натрий двууглекислый. Это мягкая щелочь, и именно поэтому она помогает организму человека при воздействии различных кислот. По этой причине пищевую соду активно используют в медицинских и бытовых целях. В России крупнейший производитель — АО «Башкирская содовая компания», производящая 85% всей пищевой соды в стране.
 Ее используют при выпечке различных кексов и пирогов. Можно погасить ее уксусом или лимонным соком, смешать с крахмалом или добавить в муку в чистом виде.
Ее используют при выпечке различных кексов и пирогов. Можно погасить ее уксусом или лимонным соком, смешать с крахмалом или добавить в муку в чистом виде.
 Но если у вас вирусный насморк, такое средство не поможет, — объясняет Васильев. — Вреда от сока алоэ не будет, он обладает успокаивающим свойством. Но ждать, что он избавит от сильного насморка, не стоит”.
Но если у вас вирусный насморк, такое средство не поможет, — объясняет Васильев. — Вреда от сока алоэ не будет, он обладает успокаивающим свойством. Но ждать, что он избавит от сильного насморка, не стоит”. Можно дышать и просто горячим паром. Любая ингаляция облегчает состояние при заболевании верхних дыхательных путей. Она не лечит, но состояние облегчает, — поясняет доктор. — Это просто снятие симптомов. А вообще, если вы не в карантине и живете не в городе, гуляйте и дышите воздухом. Мойте руки и будьте здоровы”.
Можно дышать и просто горячим паром. Любая ингаляция облегчает состояние при заболевании верхних дыхательных путей. Она не лечит, но состояние облегчает, — поясняет доктор. — Это просто снятие симптомов. А вообще, если вы не в карантине и живете не в городе, гуляйте и дышите воздухом. Мойте руки и будьте здоровы”. Якобы таким образом можно бороться с расстройством кишечника и рвотой.
Якобы таким образом можно бороться с расстройством кишечника и рвотой.
 2-3 стакана раствора доводим до кипения. Снимаем с огня, наклоняемся над кастрюлей так. чтобы можно было дышать парами и накидываем на голову покрывало или плед. При желании и возможности добавляем в воду пару капель ароматического масла (например, чайного дерева) или вьетнамского бальзама на кончике спички. Дышим парами, выдыхаем на поверхность воды чтобы стимулировать паровыделение.
2-3 стакана раствора доводим до кипения. Снимаем с огня, наклоняемся над кастрюлей так. чтобы можно было дышать парами и накидываем на голову покрывало или плед. При желании и возможности добавляем в воду пару капель ароматического масла (например, чайного дерева) или вьетнамского бальзама на кончике спички. Дышим парами, выдыхаем на поверхность воды чтобы стимулировать паровыделение.
 Ну, вы разумееце. Каб не сурочылi.
Ну, вы разумееце. Каб не сурочылi.
 При необходимости попробуйте смешать несколько столовых ложек лимонного сока со стаканом теплой воды.
При необходимости попробуйте смешать несколько столовых ложек лимонного сока со стаканом теплой воды. Этот острый уксус также может помочь избавиться от боли в горле. На самом деле яблочный уксус обладает антибактериальными свойствами, которые помогают бороться с инфекцией.Кроме того, кислая природа уксуса помогает расщеплять слизь, которая может оставаться в горле. И вам не обязательно добавлять яблочный уксус, чтобы насладиться эффектом. Смешайте несколько столовых ложек яблочного уксуса в стакане воды и полощите горло. Вы можете делать это несколько раз в день, но не забывайте пить много воды между ними.
Этот острый уксус также может помочь избавиться от боли в горле. На самом деле яблочный уксус обладает антибактериальными свойствами, которые помогают бороться с инфекцией.Кроме того, кислая природа уксуса помогает расщеплять слизь, которая может оставаться в горле. И вам не обязательно добавлять яблочный уксус, чтобы насладиться эффектом. Смешайте несколько столовых ложек яблочного уксуса в стакане воды и полощите горло. Вы можете делать это несколько раз в день, но не забывайте пить много воды между ними. А профилактика часто может быть ключом к предотвращению боли в горле, поэтому обязательно ознакомьтесь с этими 5 методами профилактики.
А профилактика часто может быть ключом к предотвращению боли в горле, поэтому обязательно ознакомьтесь с этими 5 методами профилактики. Обычно он используется для уменьшения воспалений, как антиоксидант и как вяжущее средство. Когда вы пьете ромашковый чай, ваша иммунная система стимулируется на борьбу с любыми инфекциями, которые могли привести к боли в горле.
Обычно он используется для уменьшения воспалений, как антиоксидант и как вяжущее средство. Когда вы пьете ромашковый чай, ваша иммунная система стимулируется на борьбу с любыми инфекциями, которые могли привести к боли в горле.

 Но за этими утверждениями стоит мало науки. Мята перечная в основном изучается как средство от синдрома раздраженного кишечника.
Но за этими утверждениями стоит мало науки. Мята перечная в основном изучается как средство от синдрома раздраженного кишечника.

 Клиника Кливленда также добавляет в этот список мед, пищевую соду и даже виски. Однако Амеш Адаля, доктор медицины, старший научный сотрудник Центра безопасности здоровья Джона Хопкинса, говорит, что «хотя это правда, что коронавирус может вызывать боль в горле, а полоскание теплой водой может улучшить его самочувствие, оно не оказывает прямого воздействия на вирус. .”
Клиника Кливленда также добавляет в этот список мед, пищевую соду и даже виски. Однако Амеш Адаля, доктор медицины, старший научный сотрудник Центра безопасности здоровья Джона Хопкинса, говорит, что «хотя это правда, что коронавирус может вызывать боль в горле, а полоскание теплой водой может улучшить его самочувствие, оно не оказывает прямого воздействия на вирус. .” Ополаскиватели соленой водой уже долгое время приносят пользу здоровью полости рта.Соль способствует заживлению и уменьшает боль, поэтому стоматологи часто рекомендуют полоскание соленой водой пациентам, страдающим от воспаленных десен, хирургических вмешательств или других проблем со здоровьем полости рта.
Ополаскиватели соленой водой уже долгое время приносят пользу здоровью полости рта.Соль способствует заживлению и уменьшает боль, поэтому стоматологи часто рекомендуют полоскание соленой водой пациентам, страдающим от воспаленных десен, хирургических вмешательств или других проблем со здоровьем полости рта.
 Мы предлагаем зубные имплантаты, выпрямление зубов Invisalign, варианты отбеливания зубов в офисе и дома, а также электрические зубные щетки Oral-B.Свяжитесь с Williams & Daily по телефону (919) 846-9070 для получения дополнительной информации и записи на прием сегодня.
Мы предлагаем зубные имплантаты, выпрямление зубов Invisalign, варианты отбеливания зубов в офисе и дома, а также электрические зубные щетки Oral-B.Свяжитесь с Williams & Daily по телефону (919) 846-9070 для получения дополнительной информации и записи на прием сегодня.  Полоскание горла заключается в том, чтобы удерживать некоторое количество раствора в задней части глотки, одновременно выдыхая воздух. Это заставляет раствор пузыриться и просачиваться, успокаивая слизистые оболочки, с которыми он контактирует. Лучше всего полоскать горло раствором теплой воды и соли или пищевой соды. Тепло способствует увеличению кровообращения в инфицированной части горла; соль вытягивает жидкость из тканей и уменьшает отек. Полоскание классического британского актера — портвейн — вероятно, имело больший эффект после того, как его проглотили.
Полоскание горла заключается в том, чтобы удерживать некоторое количество раствора в задней части глотки, одновременно выдыхая воздух. Это заставляет раствор пузыриться и просачиваться, успокаивая слизистые оболочки, с которыми он контактирует. Лучше всего полоскать горло раствором теплой воды и соли или пищевой соды. Тепло способствует увеличению кровообращения в инфицированной части горла; соль вытягивает жидкость из тканей и уменьшает отек. Полоскание классического британского актера — портвейн — вероятно, имело больший эффект после того, как его проглотили. В любом случае, к тому времени, когда капли воды достигнут ваших дыхательных путей, они будут прохладными — или, самое большее, температурой тела.
В любом случае, к тому времени, когда капли воды достигнут ваших дыхательных путей, они будут прохладными — или, самое большее, температурой тела.
 Как и в случае с солью, полощите горло, но не глотайте; слишком много соды может вызвать проблемы с желудком.
Как и в случае с солью, полощите горло, но не глотайте; слишком много соды может вызвать проблемы с желудком.

 Есть препараты, предназначенные для подавления кашля, которые в свою очередь делятся на наркотические (теперь без рецепта их не отпускают) и ненаркотические (Седотуссин, Гликодин, Туссин Плюс, Каффетин Колд, Тусупрекс, Либексин). Нет надежных данных об эффективности этих препаратов, однако возможные осложнения при их приеме весьма многочисленны. Это сонливость, головокружение, тошнота, рвота, запор. Препараты этой группы противопоказаны пациентам с астмой и астматическим бронхитом, так как могут затруднять дыхание.
Есть препараты, предназначенные для подавления кашля, которые в свою очередь делятся на наркотические (теперь без рецепта их не отпускают) и ненаркотические (Седотуссин, Гликодин, Туссин Плюс, Каффетин Колд, Тусупрекс, Либексин). Нет надежных данных об эффективности этих препаратов, однако возможные осложнения при их приеме весьма многочисленны. Это сонливость, головокружение, тошнота, рвота, запор. Препараты этой группы противопоказаны пациентам с астмой и астматическим бронхитом, так как могут затруднять дыхание.
 По его словам, как педиатр он не мог примириться с тем, что родителям больных детей нечего порекомендовать. Пол набрал 105 участников исследования в возрасте от 2 до 18 лет, страдающих инфекционными заболеваниями верхних дыхательных путей, и разделил их на 3 группы: первая группа получала на ночь ложку гречишного меда, растворенного в напитке (не содержащем кофеин), вторая — соответствующую возрасту дозу декстрометарфана, третья группа вообще ничего не принимала. Родителям был предложен вопросник, заполняя который они должны были оценить состояние ребенка в первую и вторую ночь болезни по шкале от 0 до 6 по трем показателям: как часто ребенок кашлял, как он спал, как спали родители.
По его словам, как педиатр он не мог примириться с тем, что родителям больных детей нечего порекомендовать. Пол набрал 105 участников исследования в возрасте от 2 до 18 лет, страдающих инфекционными заболеваниями верхних дыхательных путей, и разделил их на 3 группы: первая группа получала на ночь ложку гречишного меда, растворенного в напитке (не содержащем кофеин), вторая — соответствующую возрасту дозу декстрометарфана, третья группа вообще ничего не принимала. Родителям был предложен вопросник, заполняя который они должны были оценить состояние ребенка в первую и вторую ночь болезни по шкале от 0 до 6 по трем показателям: как часто ребенок кашлял, как он спал, как спали родители.

 Овощи в нем — хороший источник витаминов и антиоксидантов. Кстати, хорошая новость для занятых и ленивых: куриные супы быстрого приготовления оказались при простуде так же эффективны, как и натуральный, что, впрочем, не отменяет того факта, что натуральный продукт в целом гораздо здоровее.
Овощи в нем — хороший источник витаминов и антиоксидантов. Кстати, хорошая новость для занятых и ленивых: куриные супы быстрого приготовления оказались при простуде так же эффективны, как и натуральный, что, впрочем, не отменяет того факта, что натуральный продукт в целом гораздо здоровее. Вылейте остатки наружу и проделайте все то же самое с другим ухом. Должно помочь, если вы прихватили простуду вовремя. Впрочем, если не поможет, то и не навредит, и бюджет от покупки флакончика перекиси не пострадает.
Вылейте остатки наружу и проделайте все то же самое с другим ухом. Должно помочь, если вы прихватили простуду вовремя. Впрочем, если не поможет, то и не навредит, и бюджет от покупки флакончика перекиси не пострадает. Это отнюдь не безвредное средство, поэтому не следует принимать более одного препарата, содержащего парацетамол.
Это отнюдь не безвредное средство, поэтому не следует принимать более одного препарата, содержащего парацетамол. — Когда мы ловим вирус и плюс организм перестает справляться с переработкой бесполезных продуктов, за счет кашля и насморка он начинает чиститься. Любое лекарство не сравнится по силе с водой. Я использую щелочную (можно загуглить и поискать варианты ее приготовления). Первое, с чего я начинаю, — это вода. Второе — это природные противовирусные средства, благодаря которым организм получает помощников. И дальше — витамины.
— Когда мы ловим вирус и плюс организм перестает справляться с переработкой бесполезных продуктов, за счет кашля и насморка он начинает чиститься. Любое лекарство не сравнится по силе с водой. Я использую щелочную (можно загуглить и поискать варианты ее приготовления). Первое, с чего я начинаю, — это вода. Второе — это природные противовирусные средства, благодаря которым организм получает помощников. И дальше — витамины.
 Не нужно концентрироваться на болезни, нужно думать лишь о том, что мешает быть здоровым, и без сложностей справляться с вирусом. Итого: позитивные мысли, восполнение дефицита витаминов и минералов, хорошие продукты — ферментированные, фермерские, приготовленные с любовью, — и ваши малыши обязательно будут здоровы!
Не нужно концентрироваться на болезни, нужно думать лишь о том, что мешает быть здоровым, и без сложностей справляться с вирусом. Итого: позитивные мысли, восполнение дефицита витаминов и минералов, хорошие продукты — ферментированные, фермерские, приготовленные с любовью, — и ваши малыши обязательно будут здоровы! И это правильно, так как в детстве даже незначительные недомогания вскоре могут перерасти в опасную болезнь. Примером такого симптома у ребенка служит сухой кашель. Он встречается довольно часто, поэтому родителям полезно знать, чем кашель вызывается и как правильно его лечить. Характеризуется сухой кашель тем, что в дыхательных путях перестает выделяться секрет (вещество, которое «смазывает» горло), либо кашель имеет высокую вязкость, как при пневмонии. Помимо этого, сухой кашель вызывается попаданием в дыхательные пути грязи или инородного тела, отеком голосовых связок или сужением просвета бронхов при их спазме.
И это правильно, так как в детстве даже незначительные недомогания вскоре могут перерасти в опасную болезнь. Примером такого симптома у ребенка служит сухой кашель. Он встречается довольно часто, поэтому родителям полезно знать, чем кашель вызывается и как правильно его лечить. Характеризуется сухой кашель тем, что в дыхательных путях перестает выделяться секрет (вещество, которое «смазывает» горло), либо кашель имеет высокую вязкость, как при пневмонии. Помимо этого, сухой кашель вызывается попаданием в дыхательные пути грязи или инородного тела, отеком голосовых связок или сужением просвета бронхов при их спазме. Ларингит может появиться и без влияния микробов – например, связки воспаляются при вдыхании паров вредных веществ, при аллергии или даже при громком крике.
Ларингит может появиться и без влияния микробов – например, связки воспаляются при вдыхании паров вредных веществ, при аллергии или даже при громком крике.