симптомы и лечение – Семья и дети – Домашний
К сожалению, на зимнее время приходится большее количество всевозможных заболеваний, особенно если ребенок ходит в сад. Казалось, еще утром был здоров, а вечером – пожалуйста: температура, кашель, насморк, сопли, слезы… Родители гадают – вызывать врача или само пройдет? Может, всего лишь простудился?
«Следует помнить, что боль в горле может быть симптомом многих заболеваний: острый и хронический фарингит, ангина (острый тонзиллит), фарингомикоз (грибковое поражение глотки), хронический тонзиллит. Как правило, таблетки для рассасывания, предназначенные для местного лечения воспалительных заболеваний глотки, содержат антибактериальные препараты. И самостоятельный бесконтрольный прием этих средств может привести к нарушению нормальной флоры глотки». Евгения Шахова д. м. н., профессор, врач оториноларинголог высшей категории, хирург.
Как распознать ангину?
 При ангине горло болит так, что ребенок ни есть, ни спать нормально не может. Любое лекарство снимает боль лишь временно, через несколько часов ребенок снова жалуется на боль. Причем, это не просто «больно глотать», при ангине горло словно огнем горит. Возможно, малыш не может это еще выразить словами, но плачем – однозначно, да.
При ангине горло болит так, что ребенок ни есть, ни спать нормально не может. Любое лекарство снимает боль лишь временно, через несколько часов ребенок снова жалуется на боль. Причем, это не просто «больно глотать», при ангине горло словно огнем горит. Возможно, малыш не может это еще выразить словами, но плачем – однозначно, да.
Второй признак ангины – это температура. Она может быть как не очень высокой, так и подниматься до 40 градусов.
Третий признак – насморк и кашель. Вернее их отсутствие. Практически любое простудное заболевание сопровождается отделением мокроты. Ангина – нет.
Четвертый момент – лимфоузлы. Если вы проведете рукой под челюстью ребенка с двух сторон, то нащупаете шарики. Как правило, пальпация будет болезненной для пациента.
Кто сможет заглянуть в рот своему чаду, тот обнаружит и пятый, пожалуй, главный признак – увеличение небных миндалин (попросту – гланд). Если вы сомневаетесь, увеличены они или нет, откройте свой рот перед зеркалом и сравните.
Если вы сомневаетесь, увеличены они или нет, откройте свой рот перед зеркалом и сравните.
Вызывать ли врача?
Как только вы обнаружили первые признаки ангины, немедленно вызывайте врача. Если болезнь посетила вас в праздники или выходные, звоните врачу в первый же рабочий день или вызывайте скорую помощь. Тут очень важный момент: при катаральной ангине (одной из самых распространенных форм заболевания) температура опускается через два дня, что создает иллюзию выздоровления, тогда как на самом деле она просто переходит в более тяжелую форму. Поэтому вызывать врача нужно обязательно, даже если вам кажется, что малыш пошел на поправку. Только врач может поставить правильный диагноз и подобрать лечение.
Чем лечить ангину?
Ангина лечится антибиотиками – еще одна из причин, по которой надо вызывать врача, иначе пока вы пшикаете в горло обычным обезболивающим, болезнь набирает обороты.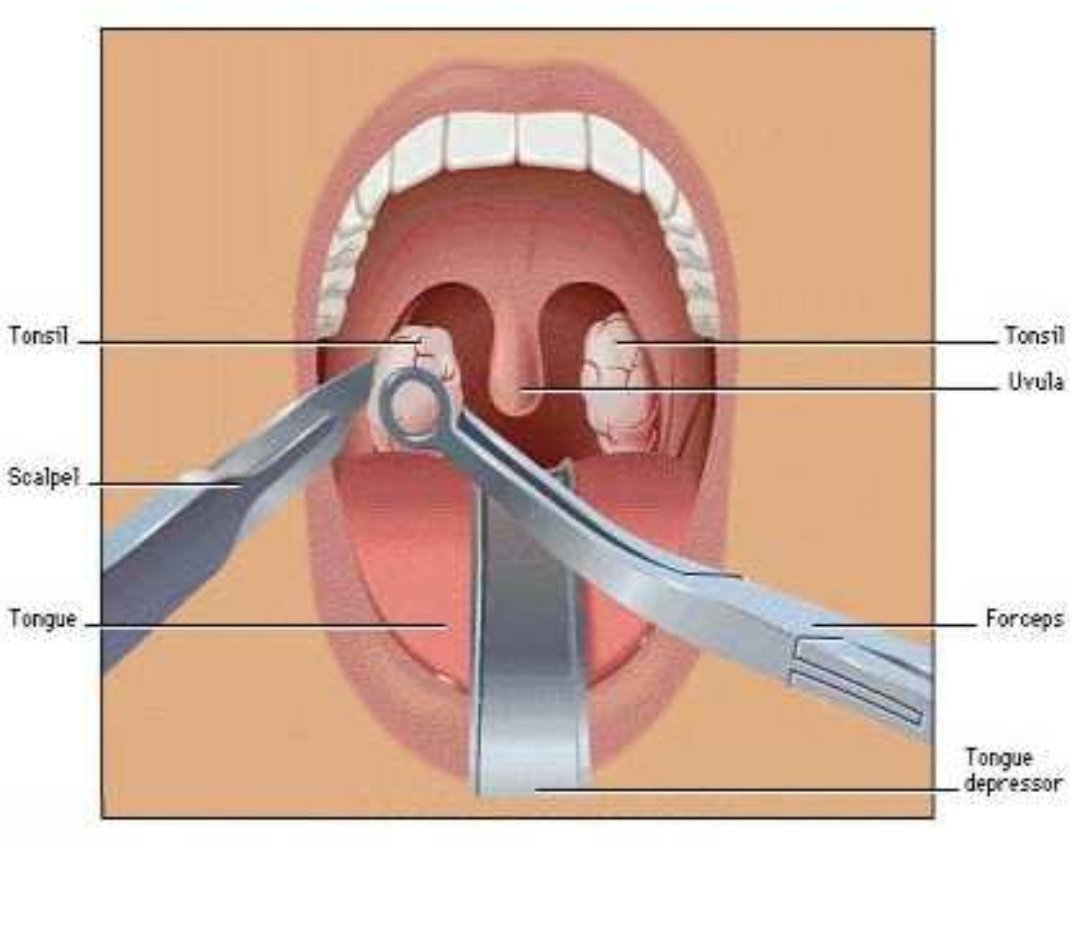 Антибиотики может назначить только врач! Если ваш ребенок аллергик, то скорее всего доктор назначит проверенный препарат, поскольку аллергики не экспериментируют с лекарствами. Связано это еще и с тем, что антибиотик значительно ослабляет иммунитет, а значит, у аллергии появляется прекрасная возможность себя проявить.
Антибиотики может назначить только врач! Если ваш ребенок аллергик, то скорее всего доктор назначит проверенный препарат, поскольку аллергики не экспериментируют с лекарствами. Связано это еще и с тем, что антибиотик значительно ослабляет иммунитет, а значит, у аллергии появляется прекрасная возможность себя проявить.
Вместе с антибиотиками следует принимать препараты, восстанавливающие кишечную флору, ведь лекарство убивает все живое – и хорошее, и плохое. Если врач не сказал этого, спросите у него сами.
В дополнение врачи иногда рекомендуют делать йодную сетку и принимать обезболивающее местно. Лучше всего действует спрей, так как моментально оказывается на пораженных участках и всасывается в слизистую.
Как заставить ребенка принимать лекарство?
Раньше, когда антибиотики были только в ампулах, больного забирали в больницу и кололи ему лекарство внутримышечно.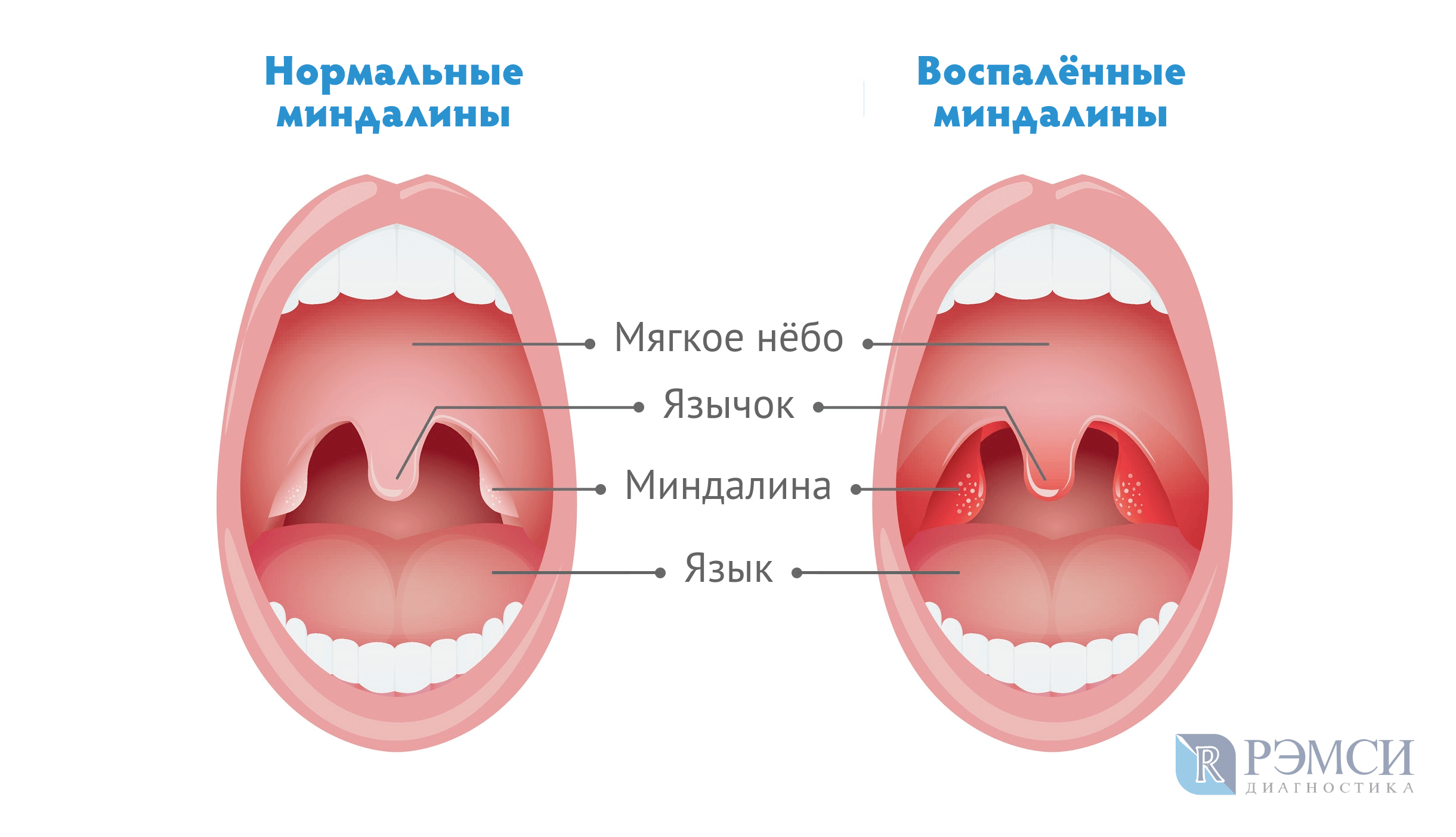 Теперь же, когда антибиотик есть в порошке, который можно развести самостоятельно, госпитализация требуется лишь при тяжелых формах ангины. В остальных случаях можно лечиться дома.
Теперь же, когда антибиотик есть в порошке, который можно развести самостоятельно, госпитализация требуется лишь при тяжелых формах ангины. В остальных случаях можно лечиться дома.
Антибиотик – штука горькая, и вряд ли найдется хотя бы один ребенок, который пил бы его легко и просто, как бы сильно ни болело горло. Это взрослого можно заставить проглотить любую гадость, а попробуй впихнуть малышу. Один раз еще может быть, но антибиотики пьются курсом по 5-7 дней, по 2 раза в день. Придется договариваться.
Оптимальный вариант – влить чайную ложку в рот и дать быстро чем-нибудь запить. Если такой подход не срабатывает, возьмите небольшое количество жидкости с явными вкусовыми качествами и разведите там эту ложку лекарства. Запивать надо все равно. У нас под эту процедуру отлично подходит компот. Немного с кислинкой, он подавляет вкус антибиотика, попутно насыщая ослабленный организм витаминами.
Йодные сетки сначала рисуются на маме, чтобы ребенок видел, что это не страшно и не больно.
Обязателен ли постельный режим?
Во время ангины положен постельный режим, но попробуй объяснить это трехлетке. Как только он почувствует себя лучше, энергия вернется к нему, и в постель его не загонишь. И не надо. Лучше обеспечьте ему спокойные занятия без сильных телодвижений. А вот прогулки придется точно отложить до полного выздоровления.
Простуда, ангина, синусит. Как понять, чем вы больны и когда идти к врачу?
Владимир Коршок — врач оториноларинголог (специалист по заболеваниям горла, носа, ушей и гортани).
Интересуется в равной мере всеми аспектами своей специальности. Имеет опыт хирургических вмешательств в полости носа, горла. Особенно богат его опыт в уходе за пациентами после функциональных эндоскопических операций в полости носа и на околоносовых пазухах.
Идея этого цикла лекций в том, чтобы простым языком объяснить те вещи, относительно которых есть очень много разных мифов, предрассудков и неверных убеждений, переходящих из поколения в поколение, и относительно которых мы всё время спорим с родственниками, друзьями и не можем прийти к единому мнению.
Сегодня мы поговорим про те болезни, которые чаще всего встречаются у людей, – это острые инфекции носа и горла. Мы поговорим о вирусных болезнях, о бактериальных болезнях. Для этой лекции я сначала подготовил слайды, но потом понял, что аудитория будет камерная и что это будет, наверное, слишком занудно, и что мы лучше с вами как-то интерактивно пообщаемся, я могу ответить на какие-то вопросы и сразу в процессе моего рассказа, и потом, если они у вас возникнут.
Итак, об инфекциях верхних дыхательных путей. Каждый взрослый человек болеет простудой обычно два, три, четыре раза в год, иногда чаще. Дети, как правило, болеют еще чаще. То количество советов, которые можно услышать относительно лечения простуды, то количество лекарств, которые можно увидеть в аптеке – разных лекарств, которые должны вроде как помогать, вылечивать эти болезни, наверное, будет сложно сосчитать. И тем не менее какого-то лекарства, которое могло бы излечить от простуды в считанные дни, часы, мы, наверное, пока не знаем. И мы разберем наборы неких стереотипов, которые есть у многих людей. Мы будем говорить о том, что часто я могу услышать на своем врачебном приеме – о тех заблуждениях, которые есть у людей.
Но для начала я хотел бы сделать короткое, может быть, такое околонаучное вступление.
Есть вирусные инфекции и есть бактериальные, есть вирусы и бактерии. Кто из вас для себя довольно четко представляет, в чем отличие между этими микроорганизмами?
Вижу, что меньшинство. На самом деле это достаточно важный вопрос, и, я надеюсь, со временем в школьную программу включат эти достаточно простые сведения для того, чтобы у людей с детства обязательно было базовое представление о том, с чем мы сталкиваемся каждый год.
На самом деле это достаточно важный вопрос, и, я надеюсь, со временем в школьную программу включат эти достаточно простые сведения для того, чтобы у людей с детства обязательно было базовое представление о том, с чем мы сталкиваемся каждый год.
Вирусы – это внутриклеточные паразиты. Что это значит, если перевести это на русский язык? Это микроорганизмы, которые не могут жить самостоятельно, то есть вне живого организма. Они проникают в клетки, они заставляют клетку вырабатывать себе подобные организмы, и когда эта клетка исчерпывает свои ресурсы, они переходят в другие клетки. Таким образом, их жизнь вне клетки представляется очень короткой, они не могут существовать во внешней среде.
Бактерии – это более сложные организмы, которые не паразитируют внутри клеток человека или животных: они существуют в ряде случаев сами по себе. Они тоже часто зависят от других живых организмов, но не встраиваются в наши клетки, и в этом их большое отличие. В чем это выражается с точки зрения практики, я расскажу далее.
В чем это выражается с точки зрения практики, я расскажу далее.
В своем выступлении я в большей степени буду стараться использовать научные данные, в меньшей степени – касаться моего собственного мнения относительно этих вопросов. Это достаточно важно, потому что всегда, когда мы слышим чье-то мнение, мы можем усомниться в этом. А когда мы оперируем большим массивом научных данных, доверия этим сведениям всегда больше.
Что часто можно услышать на врачебном приеме? Я сейчас попытаюсь воспроизвести, наверное, немножко в гипертрофированной форме, стереотипные представления людей, которые заболели и пришли на прием к доктору. Я даже себе выписал такие короткие фразы, которые можно услышать. «Постоянно стал болеть, я думаю, что у меня какая-то хроническая инфекция и нужно с этим что-то делать. У меня ослаб иммунитет. Сейчас я опять болею, и как только я заболеваю, я начинаю сразу принимать меры, чтобы инфекция не ушла ниже, не спустилась, не развилась в организме. С первого дня я обычно принимаю антибиотики или противовирусные лекарства». Я постараюсь на примере одной этой фразы разобрать целую массу существующих неправильных стереотипов.
Я постараюсь на примере одной этой фразы разобрать целую массу существующих неправильных стереотипов.
Что такое острые инфекции и чем они отличаются от хронических? Есть достаточно распространенное мнение, что если инфекцию не вылечить вовремя – например, простудную – то она может стать хронической. На самом деле – нет. Дело в том, что острые болезни и хронические иногда называются одними и теми же словами, меняется только приставка в начале, но, как правило, эти болезни абсолютно разного происхождения. Для того чтобы болезнь стала хронической, нужны определенные предпосылки.
Если говорить о болезнях носа, то, как правило, хронические болезни возникают на фоне постоянно существующих состояний: например, аллергии на домашнюю пыль. Есть и другие состояния, вследствие которых в слизистой оболочке – это наш барьерный механизм, который защищает нас от инфекции, не дает ей проникнуть внутрь наших клеток – какие-то процессы идут не так, и возникает хроническая болезнь. Но не сама острая болезнь вызывает это. Острая болезнь отличается от хронической тем, что она начинается и заканчивается.
Но не сама острая болезнь вызывает это. Острая болезнь отличается от хронической тем, что она начинается и заканчивается.
По поводу слабого иммунитета. По телевизору можно увидеть удивительное количество рекламы, и не только рекламы, а каких-то научно-познавательных вещей, передач, посвященных тому, что иммунитет у человека ослабевает. На самом деле, с позиции науки, ослабленный иммунитет бывает в очень ограниченном количестве разных ситуаций. Как правило, это очень тяжелые болезни: ВИЧ-инфекция, поражение радиацией, несколько наследственных синдромов, то есть которые с детства у детей бывают. Но нарушение иммунитета, которым обычно объясняют участившиеся случаи простуды, – это неверная трактовка.
Нарушенный иммунитет не может проявляться, скажем, только насморком или только болью в горле. При настоящих иммунодефицитах – тех, которые требуют каких-то достаточно серьезных медицинских действий, как правило, ломается всё, то есть начинается инфекция не только в носу, в горле – начинается инфекция кожи, легких, мочеполовой системы, и эти состояния довольно трудно пропустить. То есть простуды, которые стали возникать чуть чаще, чем обычно, никак нельзя объяснить нарушением иммунитета.
То есть простуды, которые стали возникать чуть чаще, чем обычно, никак нельзя объяснить нарушением иммунитета.
Что касается лекарств, которыми нам обещают повысить иммунитет, есть такая определенная закономерность: в мире, например, вирусные инфекции, которые случаются чаще всего у людей, никогда не лечат, пытаясь убить или как-то воздействовать на вирус. Есть определенные нюансы, связанные с вирусом гриппа, – это совершенно конкретный вирус, который протекает обычно тяжелее, чем другие простудные заболевания. Мы чуть позже коснемся того, как отличить грипп от других простудных инфекций.
У нас в аптеках противовирусные лекарства обычно занимают все первые полки. Но при этом важно знать, что ни по одному из этих лекарств нет научных исследований, проведенных на людях, которые были бы опубликованы. Ни по одному.
Относительно вируса гриппа – есть несколько препаратов, их делают не у нас, которые очень активно используются в мире для его лечения, но когда были проведены масштабные исследования, которые не финансировались фармацевтическими компаниями, выяснилось, что максимум, чего можно добиться этими лекарствами, – это на 12 часов уменьшить длительность простуды. При этом риск тех осложнений, которые бывают при вирусной инфекции, никоим образом не снижался.
При этом риск тех осложнений, которые бывают при вирусной инфекции, никоим образом не снижался.
Это значит, что сейчас, в 2015 году, у людей нет никаких средств, которые могли бы остановить развитие вирусной инфекции в организме. Под вирусной инфекцией я имею в виду именно простудные заболевания: вирусы парагриппа, риновирусы, то есть те самые простуды. Хотя «простуды» – это такое немного упрощенное слово, которое имеет во многих языках такое же устоявшееся значение. Простуды мы понимаем как синоним вирусных инфекций верхних дыхательных путей.
Для многих идея, что простудная инфекция не может быть излечена, то есть что невозможно каким-то образом воздействовать на вирусы, которые вызывают болезнь, выглядит, во-первых, удивительной, во-вторых, немного пугающей. Но на самом деле, если мы посмотрим на идею о том, что мы не всегда знаем, отчего возникла болезнь и как ее вылечить, то есть как вылечить первоначальную причину болезни, то в большей части тех болезней, которыми болеют люди, мы чаще всего снимаем именно симптомы. Просто есть некоторые стереотипы, которые заставляют нас думать о том, что нужно обязательно что-то начинать лечить.
Просто есть некоторые стереотипы, которые заставляют нас думать о том, что нужно обязательно что-то начинать лечить.
То есть, например, люди, страдающие повышенным артериальным давлением, иногда многие годы принимают лекарства, которые снижают артериальное давление. Доктора в этой ситуации не пытаются воздействовать на причину, потому что причина как таковая в этой ситуации чаще всего не ясна. Но людям просто принять вот этот факт: у меня повышается давление, я, соответственно, буду его снижать. Таким образом мы не воздействуем на причину – мы воздействуем на следствие болезни.
Так же и при вирусных инфекциях. Воздействовать на причину мы не можем, но при этом у нас есть достаточно много средств, которые очень хорошо помогают нам себя лучше чувствовать, а это самое важное. То есть мы можем, в отличие, например, от того, что было сто или двести лет назад, страдать гораздо меньше от этого, а организм всегда справляется с вирусной инфекцией сам. Много миллионов лет эволюции создали такой механизм, который позволяет вирусную инфекцию всегда побеждать.
Некоторые инфекции протекают тяжелее, некоторые – проще. Иногда мы можем просто болеть насморком в течение двух-трех дней, может быть, слегка поболит горло и на этом всё заканчивается. Некоторые простудные заболевания могут длиться недели две. И то, и другое – это норма. Если человек болеет две недели, а не два-три дня, это не значит, что у него организм слабее или что у него что-то пошло не так.
Важно знать, что некоторые вирусные инфекции осложняются присоединением бактерий.
Бактерии очень часто живут на слизистой оболочке и горла, и носа, и других отделов слизистой, то есть с большинством бактерий мы сосуществуем в мире и согласии, это нормальная часть нашего организма. Например, в кишечнике – наверное, многие об этом знают или догадываются – несколько килограммов веса нашего тела составляют бактерии. Но в некоторых ситуациях некоторые бактерии могут размножаться избыточно, таким образом вызывая ту самую бактериальную инфекцию. И в некоторых ситуациях бактериальная инфекция может появляться вслед за вирусной инфекцией.
Почему это важно? Потому что против бактерий у нас есть средства, они называются антибиотики. И для человека, который заболел, важно понимать, что с ним происходит. Далеко не при каждой простуде можно и нужно идти к доктору, нужно обладать неким набором достаточно простых критериев, чтобы понять, а когда, собственно, наступает тот момент, когда действительно нужно вмешаться в процесс и не только облегчать себе жизнь, снимая симптомы, но и как-то повлиять на болезнь.
Как вам кажется, вы смогли бы определить, когда инфекция вирусная, а когда бактериальная? Для кого эта задача была бы разрешимой? Тоже меньшая часть зала подняла руки. На самом деле есть достаточно простые критерии для того, чтобы определить, что с нами случилось.
Вирусная инфекция, о которой мы говорим, как правило, начинается или с боли в горле, или с насморка, но она редко протекает только в одном органе – как правило, мы имеем целую совокупность разных симптомов: боль в горле, насморк, кашель, иногда повышается температура, мы можем ощущать слабость. Бактериальная инфекция, как правило, редко возникает сама по себе у людей, у которых всё хорошо, то есть нет какого-то хронического заболевания.
Бактериальная инфекция обычно приходит после вирусной, это происходит обычно на пятый, шестой, седьмой день болезни. Бактериальная инфекция не бывает повсеместно распространенной – одновременно в носу, в горле, в легких. Вернее, это бывает в редких случаях, когда состояние у человека очень тяжелое и когда действительно ему нужна помощь, эти состояния очевидны для человека, когда у него совсем плохое самочувствие. Бактериальная инфекция, как правило, занимает какое-то одно место – там, где сформировались условия для того, чтобы она возникла.
Наверное, многие слышали про такие болезни, как гайморит, ангина. Ангина редко бывает осложнением вирусной инфекции, она возникает сама по себе, мы тоже затронем эту тему. Бронхит – например, бактериальный бронхит, который бывает после вирусной инфекции – вот это те самые бактериальные осложнения. Бывает пневмония, воспаление легких – это те осложнения, которые уже лучше лечить у доктора, лучше убедиться в том, что происходит с организмом, и правильно отреагировать на это.
Вирусная инфекция, как я уже говорил, начинается, как правило, с многих органов верхней дыхательной системы – с насморка, с боли в горле, с неприятных ощущений. Об осложнениях можно говорить, если эти симптомы на 6-7-й день начинают ухудшаться, а не улучшаться: например, нос стал дышать еще хуже, появились какие-то боли. Боли – это очень важный признак того, что что-то пошло не так, если это не кратковременная боль, очень сильная и ее нельзя быстро снять обезболивающими средствами.
Если боль продолжается долго – это один из признаков того, что возникло осложнение вирусной инфекции.
Если боль возникает в первые три дня болезни, то вероятность бактериальных осложнений достаточно низкая. Чаще всего это происходит на шестой, седьмой, восьмой день болезни. Если мы начинаем чувствовать себя хуже, значит, скорее всего, этот сценарий вирусной инфекции, которая началась и закончилась, пошел немного не туда.
Итак,
боль в лице – это один из признаков бактериальной инфекции. Боль в легких, боль в груди – это тоже признак бактериальной инфекции, которая присоединилась к простудному заболеванию.
Сухой кашель чаще всего является вирусным. Он может быть при простуде очень длительным симптомом, может оставаться еще 2-3 недели после простуды, и чаще всего с первопричиной этого кашля ничего не нужно делать. Как помочь себе в этой ситуации, как спокойно, например, засыпать, спать, высыпаться с кашлем? Мы тоже этой темы коснемся. Если кашель становится влажным, появляется мокрота, если мокрота окрашивается в зеленый цвет, и это происходит не сразу, не с первого дня простуды, а с седьмого, с шестого дня, то мы говорим о том, что присоединились какие-то бактериальные осложнения.
Все ли бактериальные осложнения нужно лечить антибиотиками? Не все. Обычно в этой ситуации доктор должен оценить определенные риски, потому что некоторые люди – более пожилые или маленькие дети – при развитии бактериальной инфекции могут получить большее количество осложнений и более тяжелое течение этих болезней. Но сам факт наличия бактериальной инфекции уже дает нам возможность применять антибиотики.
Антибиотики часто назначают не совсем корректно, не совсем в тех ситуациях, когда они действительно нужны. Вообще это очень большая проблема в мире, даже на уровне каких-то национальных программ по борьбе с этой проблемой. Часто антибиотики назначают при вирусной инфекции. Во многих странах мира антибиотики не продаются в аптеке в качестве какого-то свободного доступного лекарства. И это достаточно правильная часть той самой политики, которая дает возможность не использовать антибиотики не в тех ситуациях, когда они действительно нужны. Это очень важно, потому что к антибиотикам некоторые бактерии могут приспосабливаться.
Антибиотики – это очень важный резерв; они позволяют вылечивать многие болезни, это в какой-то мере переломный момент в истории человечества, когда мы смогли избавиться от гнойных осложнений ран, от пневмоний – то есть от тех вещей, которые случаются со многими людьми, и люди перестали умирать.
Мы действительно теперь можем вылечивать многие болезни, которые раньше представляли большую угрозу для людей. Но бактерии приспосабливаются к антибиотикам, и никаких новых антибиотиков за последние по меньшей мере два десятка лет не придумали. То есть мы сейчас находимся в определенном таком тупике: у нас есть достаточно большое количество антибиотиков, но при этом к части из них многие бактерии приспособлены. Поэтому схемы применения антибиотиков пересматриваются, дозировки плавно увеличиваются, и это в том числе благодаря тому, что в мире их использовали без контроля.
Антибиотик должен назначать доктор. Это важно, потому что как вы думаете, какие критерии, когда нужно назначать антибиотик? (Из зала: долго держится температура; по анализам крови). Какие-то есть еще идеи?
Я бы ответил проще: антибиотик нужно назначать тогда, когда мы знаем, что у человека бактериальная инфекция.
То есть нужно отличить вирусную инфекцию от бактериальной, и это та задача, которую на самом деле в значительной мере можете решить вы сами, и это та задача, которую должен определить доктор, когда вы пришли к нему на прием.
Иногда достаточно просто поговорить с человеком для того, чтобы с большой уверенностью сказать, что это бактериальная инфекция или что это вирусная инфекция. Как правило, одной беседы с доктором, если у него есть возможность вас внимательно послушать, а вы внимательно отнеслись к своим ощущениям, – обычно этого достаточно. Есть ряд вспомогательных тестов, но опять же – не нужно приходить к доктору с готовыми тестами, обычно их количество можно очень сильно уменьшить, если провести какую-то беседу с доктором.
Итак, антибиотики назначаются при бактериальной инфекции. Вирусная инфекция, которая случается гораздо чаще, чем бактериальная, не требует специального лечения, то есть никакие противовирусные лекарства, как мы уже сказали в самом начале, с позиции науки использоваться не должны.
О симптомах болезни. Есть целый ряд лекарств, которые снимают симптомы простуды, и нет нужды использовать их все сразу. То есть обычно нужно понять, что именно беспокоит. Кого-то беспокоит больше насморк и заложенность носа. В такой ситуации обычно используют простые сосудосуживающие капли. Используют их недолго, обычно достаточно нескольких дней, чтобы облегчить самочувствие. Потому что с ними проще выспаться, проще в течение дня себя лучше чувствовать. Температуру снижают жаропонижающими средствами, которые одновременно, как правило, являются обезболивающими. Есть два безопасных средства, которые используют чаще всего, – это парацетамол и ибупрофен.
Большая часть простудных заболеваний, то есть вирусных инфекций, протекают без температуры. Я думаю, что когда человек говорит, что у него болезни протекают без температуры, это больше связано с вероятностью переболеть именно теми вирусами, которые протекают без температуры. Многое зависит от текущего состояния организма, иммунная система, которая отвечает на вирусы, может находиться исходно в разном состоянии. Это не к тому, что у кого-то иммунитет слабый, просто к каким-то определенным вирусным инфекциям организм здесь и сейчас готов лучше, чем к другим.
Как правило, если очень долгое время простуда протекала без температуры, а потом появляется бактериальная инфекция, например, для ангины очень типична высокая температура, то всё пойдет своим чередом. Очень мало людей, у которых этот центр мозга, отвечающий за повышенную температуру, работает некорректно, – это довольно редкое состояние.
Ангина. Бактериальная это или вирусная болезнь? Бактериальная, совершенно точно. Ангина отличается от всех других болезней тем, что она очень быстро начинается, как правило, и при этом болит только горло. Как правило, довольно легко понять, что это именно ангина. Потому что обычно при ней возникает высокая температура, та самая, которая редко бывает при вирусных инфекциях у многих людей. При ангине обычно температура 39, и случается это внезапно, то есть, как правило, за полчаса горло может заболеть настолько сильно, что пропадет вообще желание есть из-за боли.
И для ангины характерно то, что нет ни насморка, ни кашля, болит только горло. Если посмотреть горло при ангине – многие могут сделать это дома, это достаточно легко – видно, что очень сильно увеличиваются небные миндалины. Небные миндалины – это два участка ткани, которые находятся сбоку от языка, то есть на боковой поверхности щеки, чуть глубже. При ангине они, как правило, покрыты белыми налетами и очень большого размера.
Опять же, почему важно отличить ангину от чего-то другого? Потому что при ангине антибиотик может помочь. Он помогает не только тому человеку, который болеет, – он помогает остановить распространение этой бактерии, которая достаточно легко может передаваться от одного человека к другому. При ангине бывают, хотя и редко сейчас, осложнения, достаточно неприятные, – это осложнения со стороны, прежде всего, сердца человека. Раньше они были более частыми, а сейчас, когда антибиотики применяются чаще, таких осложнений стало гораздо меньше.
Требует ли ангина похода к доктору? Если вы подозреваете у себя ангину, всё-таки лучше, я по
Бронхит или ангина: две большие разницы
Оба заболевания — бронхит и ангина — очень серьезные и требуют медицинской помощи. Но родителям полезно будет знать, всегда ли они сопровождаются кашлем, какие анализы помогут установить диагноз и когда потребуется лечение антибиотиками. За разъяснением «Летидор» обратился к Марине Николаевне Мягковой, педиатру сети медицинских клиник «Семейная».
Что общего
Ангину и бронхит объединяет причина их появления — вирусы и бактерии, которые проникают из воздуха в дыхательные пути. Они прикрепляются к слизистой оболочке и вызывают воспаление. Если они остаются в верхних дыхательных путях (гортань, носоглотка), это может вызвать ангину или, например, ринит, ларингит, фарингит.
Когда же микробы проникают глубже, в нижние дыхательные пути (бронхи или легкие), это вызывает такие заболевания, как бронхит или пневмония.
Если это ангина
- Симптомы ангины проявляются уже через несколько часов после заражения, причем остро. У детей возникают слабость, головная боль, лихорадка, при этом их беспокоит сильная боль горла (сопровождаемая отеком миндалин, язычка и глотки) и трудности в глотании. Температура может значительно повыситься (до 40 градусов).
- Ангина бывает вирусной, грибковой или бактериальной. В большинстве случаев она бывает бактериальной и чаще всего ее вызывает бета-гемолитический стрептококк группы А. И тогда обязательно требуется лечение антибактериальными препаратами.
- Для определения природы ангины существует стрептатест — экспресс-тест на бета-гемолитический стрептококк. Если он не подтверждается, то значит, ангина вирусная или грибковая.
- Бактериальная ангина сопровождается резкой болью в горле, болью при глотании. При грибковой острой боли в горле может и не быть. При вирусной форме (например, герпес-вирусной флоре) болит горло, а также могут присоединиться насморк и конъюнктивит.
- Чаще всего при одной только ангине кашель больного не беспокоит. Он появляется в случае параллельного заражения другой болезнью — например, ринитом, фарингитом или бронхитом. При рините кашель возникает из-за сильного насморка, так как слизь попадает в глотку, раздражая ее стенки. Во время фарингита сухой кашель появляется по причине воспаленной слизистой ткани глотки. Сухой, грубый кашель и осиплый голос могут указывать на ларингит — он поражает не только гортань, но и голосовой аппарат.
- Как осложнение от ангины может появиться ложный круп, его предвещает грубый лающий кашель.
Коронавирус, грипп, простуда: как понять, чем ты болен? | События в мире — оценки и прогнозы из Германии и Европы | DW
На первом этапе симптомы коронавируса SARS-CoV-2 можно легко спутать с проявлениями гриппа. В большинстве случаев оба заболевания сопровождаются повышением температуры, кашлем, ломотой в суставах, головной болью. Иногда к указанным симптомам присоединяются насморк, слабость, затрудненное дыхание. Но есть, как минимум, два признака, обнаружив которые, можно с немалой уверенностью предположить, что речь идет о простуде или гриппе, а не о коронавирусе: это боль в горле и чихание.
Оба симптома — это признаки инфекции верхних дыхательных путей. SARS-CoV-2 поражает в основном нижние дыхательные пути, у инфицированного им человека в основном будет сухой кашель, одышка и/или воспаление легких, но не боль в горле.
Чихание — признак простуды, а не коронавируса
Внезапное отсутствие обоняния и вкуса, в свою очередь, является очень распространенным симптомом COVID-19 и не возникает в случае заболевания гриппом или простудой — даже если заложенный нос и воспаленное горло в некоторой степени и снижают чувствительность к запахам и изменяют вкус.
Стоит отметить, что типичные симптомы коронавируса проявляются не всегда — иногда заболевание может протекать бессимптомно.
Сколько длится инкубационный период у заразившихся коронавирусом?
По данным Института имена Роберта Коха, инкубационный период COVID-19 — заболевания, вызванного коронавирусом, — в среднем длится 5-6 дней, хотя в некоторых случаях он может достигать 14 дней. При появлении легких симптомов или слабости необходимо взять больничный и ограничить социальные контакты, а детям стоит отказаться от походов в школу и детский сад.
Часто инкубационный период протекает легко и бессимптомно. Если вы испытываете неуверенность или опасения, позвоните своему лечащему врачу или в центр по диагностике COVID-19. При необходимости вам сделают тест на коронавирус.
Как передается коронавирус?
Вирус SARS-CoV-2 передается в основном воздушно-капельным путем — при вдыхании вирусосодержащих капель или аэрозолей, выделяемых при дыхании, кашле, разговоре, пении или крике. Именно по этой причине одной из мер, снижающих опасность заражения коронавирусом, остается соблюдение социальной дистанции в 1,5 метра.
Передача коронавируса на открытом воздухе возможна гораздо реже
Риск заражения увеличивается при длительном пребывании в закрытых небольших и плохо проветриваемых помещениях. Поэтому так важно регулярное и эффективное проветривание. Передача вируса на открытом воздухе возможна гораздо реже — при условии соблюдения минимального расстояния между людьми в 1,5 метра. Нельзя также полностью исключить опасность контактной передачи вируса — особенно если к поверхностям прикасался человек, предположительно зараженный SARS-CoV-2.
Наиболее эффективными мерами, снижающими возможность заражения коронавирусом, по-прежнему остаются социальное дистанцирование, соблюдение правил гигиены, частое и тщательное мытье рук, ношение защитных масок, проветривание закрытых помещений, быстрая и своевременная изоляция зараженных SARS-CoV-2 людей и установление контактных цепочек у заболевших COVID-19.
Грипп или простуда: как отличить
Даже врачам порой трудно отличить грипп от простой простуды на основании симптомов. Простуда обычно начинается с першения в горле и насморка, затем появляется кашель, который может быть сухим или с мокротой. В течение нескольких дней у человека болит горло, заложен нос, слегка повышена температура, он чувствует слабость и головную боль.
Грипп, в отличие от простуды, проявляется внезапно и сразу — «в полном объеме»: в числе его характерных признаков — головная боль, ломота в суставах, сухой кашель, боль и хрипы в горле, температура поднимается до 41 градуса и часто сопровождается ознобом. Больной испытывает общую слабость и его клонит в сон.
Симптомы гриппа и простуды нередко схожи между собой
Симптомы банальной простуды ослабевают через несколько дней и проходят полностью примерно через неделю. Грипп обычно длится дольше: в течение первой недели человек полностью выведен из строя, а до полного выздоровления может пройти несколько недель.
Немецкая Постоянная комиссия по вакцинации (STIKO) советует ежегодно прививаться против гриппа всем, кто подвержен повышенному риску заражения. К группе риска относятся, в частности, страдающие хроническими заболеваниями, беременные женщины и люди старше 60 лет. Сделать прививку имеет смысл также тем, кто в силу профессиональной необходимости постоянно общается с большим количеством людей (например, медицинским работникам и сотрудникам общественных учреждений).
Когда имеет смысл принимать антибиотики?
Возбудителями большинства простудных заболеваний и гриппа являются вирусы, против которых антибиотики неэффективны, поэтому при лечении подобных заболеваний принимать их не имеет смысла.
На бактерии антибиотики воздействуют по-разному: либо убивая их, либо не давая им распространяться. При этом они атакуют оболочку клетки или оказывают воздействие на метаболизм бактерий. Пенициллины, к примеру, препятствуют синтезу клеточных стенок бактерии, при этом стенки перфорируются, что приводит к их разрыву, и бактерия погибает.
Таким образом, принимать антибиотики имеет смысл лишь в тех случаях, когда речь идет о бактериальной инфекции. Она в некоторых случаях может развиться на фоне вирусной — бактерии проникают в организм через ослабленную иммунную систему, что ведет к осложнениям в работе всего организма. Такие болезни, как пневмония (воспаление легких), тонзиллит, цистит, менингит, обычно вызываются бактериями, и использование антибиотиков в этих случаях необходимо.
Смотрите также:
Как коронавирус изменил мир
Европа открыла внутренние границы
С 15 июня большинство стран-членов ЕС восстановили свободное перемещение внутри Евросоюза и Шенгенской зоны. Ограничения, введенные из-за пандемии коронавируса в марте этого года, сняты для всех государств ЕС, кроме Швеции. Неблагоприятная эпидемиологическая ситуация там, ставшая результатом шведского «особого пути» борьбы с COVID-19, не соответствует критериям ЕС для открытия внутренних границ.
Как коронавирус изменил мир
Евросоюз спасает свою экономику
Брюссель выделил 500 миллиардов евро для помощи странам-членам ЕС, сильнее всего пострадавшим от последствий пандемии. Планируется также создать временный Фонд восстановления (Recovery Fund), средства из которого будут направлены на оздоровление европейской экономики.
Как коронавирус изменил мир
130 млрд евро для поддержки немецкой экономики
Меры по преодолению экономических последствий пандемии коронавируса приняли и власти Германии. Объем антикризисной программы на 2020-2021 годы, утвержденной правительством ФРГ, составляет 130 млрд евро. До конца года в стране будет снижена ставка НДС с 19% до 16%, семьям выплатят по 300 евро на каждого ребенка, а пострадавшим от карантинных мер отраслям выделят до 25 млрд евро.
Как коронавирус изменил мир
Приложение Corona-Warn-App отследит контакты с больными коронавирусом
В Германии появилось официальное приложение Corona-Warn-App, предупреждающее о возможной опасности заражения коронавирусом. Оно будет фиксировать перемещение владельцев смартфонов и уведомлять их о контакте с человеком, инфицированным SARS-CoV-2, что поможет проследить и разорвать цепочки заражений вирусом. Скачать приложение можно в Google Play Store и Apple Store.
Как коронавирус изменил мир
Перенос «Оскаров», отмена «Евровидения»
Из-за пандемии коронавируса по всему миру были отменены или отложены запланированные на 2020 год мероприятия. Церемонию вручения премии американской киноакадемии «Оскар» перенесли с 28 февраля на 25 апреля. Большинство кинокомпаний были вынуждены прервать производство фильмов. Отмененный конкурс «Евровидение-2020» состоялся в виде онлайн-концертов.
Как коронавирус изменил мир
Олимпиада и ЧЕ по футболу — не ранее 2021 года
Жертвами коронавируса стали также Олимпийские игры в Токио и чемпионат Европы по футболу: оба мероприятия перенесены на 2021 год. МОК долго пытался спасти Олимпиаду, но в итоге был вынужден отложить ее. Аналогичное решение приняли и в УЕФА на совещании представителей 55 национальных футбольных федераций, входящих в европейский футбольный союз.
Как коронавирус изменил мир
Коронавирус — не помеха параду в России
Несмотря на неблагоприятную эпидемиологическую ситуацию в РФ, поводом для отмены парада по случаю 75-й годовщины Победы коронавирус не стал. По указу Владимира Путина мероприятие состоится 24 июня — в день, когда парад прошел в столице в 1945 году. Не отменен в стране и референдум по внесению поправок в конституцию, назначенный на 1 июля. ВОЗ предостерегает Россию от проведения обоих мероприятий.
Как коронавирус изменил мир
Тунис объявил о победе над коронавирусом
Первой страной, объявившей о полной победе над коронавирусом, стал Тунис. Премьер-министр страны Элиас Фахфах заявил, что возможность второй волны минимальна, хотя и призвал граждан сохранять бдительность. Власти Туниса намерены открыть границы 27 июня. Прибывающие в страну туристы должны будут предоставить справку об отрицательном тесте на коронавирус.
Как коронавирус изменил мир
В Пекине — новая вспышка SARS-CoV-2
Несмотря на то, что во многих странах количество заражений SARS-CoV-2 идет на спад, не исключена опасность второй волны. Так, в КНР вновь зафиксирована вспышка COVID-19, число заболевших превысило 100 человек. Новым очагом стал продовольственный рынок «Синьфади». Власти Пекина ограничили автомобильное сообщение столицы с другими районами страны, чтобы уменьшить риск распространения заболевания.
Как коронавирус изменил мир
Когда появится вакцина от коронавируса?
На появление вакцины от коронавируса надеются во всем мире. Число лабораторий, работающих над ее созданием, велико. У ученых уже есть несколько вариантов вакцины, их тестируют на животных. ФРГ, Франция, Италия и Нидерланды объединились в альянс, чтобы после создания препарата совместно обеспечить вакциной все страны ЕС. Но, судя по всему, вакцина появится на рынке не ранее середины 2021 года.
Автор: Марина Барановская
Простуда. Автор статьи: врач-педиатр Сидинкова Ольга Анатольевна.
03 декабря 2019
Журнал «Здоровье семьи»Очень часто, когда у нас появляется насморк или боль в горле, поднимается температура, мы ставим себе диагноз: грипп! Но, не спешите с выводами. Есть другие вирусные инфекции, которые по своим симптомам схожи с гриппом. Осень и ранняя весна – сезоны повышенной влажности и резкого роста количества простудных заболеваний. Но неужели нельзя поставить барьер этим далеко не безобидным недомоганиям? Сохранить здоровье поможет только комплексный подход к профилактике простудных заболеваний. Раньше простудные заболевания объединяли в группу «острых респираторных заболеваний (ОРЗ)», сейчас ученые медики считают, что более верное название «острые респираторные вирусные инфекции» (ОРВИ). Существуют аденовирусы, парагрипп, респираторно-синцитиальные вирусы. Все они различаются по своей структуре и биологическим свойствам, а заболевания имеют свойственные каждому из ОРВИ симптомы. Характерные симптомы простуды – общая слабость, недомогание, боли в грудной клетке, сухой кашель, либо кашель с мокротой, повышенная температура тела. Вот так можно описать симптомы каждого из простудных заболеваний, включая такую страшную вирусную инфекцию, как грипп:
- если Вас мучают сильные головные боли, «ломит» суставы и мышцы, по всему телу разливается слабость, а нервы будто обнажены, температура около 39° C, в горле першит, нос заложен, но насморка как такового нет, значит, у Вас грипп;
- если из носа течет, но самочувствие вполне сносное и температура не выше 37° C – Вы подхватили риновирусную инфекцию, или другими словами, у Вас обычный насморк;
- если голос осип и постоянно беспокоит «лающий кашель» – значит, Вы заболели ларингитом – воспалением гортани. А принес его с собой вирус парагриппа;
- если в процессе появления первых признаков недомогания Вам стало трудно дышать, появился сначала сухой, мучительный, а затем с мокротой кашель и температура никак не желает снижаться – значит, у Вас бронхит, который, возможно, стал последствием перенесенного гриппа;
- если на 2-й или 3-й день к ознобу, кашлю и насморку прибавилось чувство рези в одном или в обоих глазах, миндалины и горло покрылись сероватой или белой пленкой, а лимфоузлы заметно увеличились, знайте: Вы стали жертвой аденовирусной инфекции, или, попросту говоря, ангины.
Одной из актуальных проблем в педиатрии является лечение простудных заболеваний.
ПРОФИЛАКТИКА И ЛЕЧЕНИЕ ПРОСТУДНЫХ ЗАБОЛЕВАНИЙ У ДЕТЕЙ.
Перспективным направлением современной профилактики простудных заболеваний является вакцинация, а также использование специальных средств для промывания полости носа. Действие этого метода направлено на очищение и увлажнение слизистой полости носа, нормализации защитной функции реснитчатого эпителия, предотвращение образования корочек, облегчение носового дыхания. Как и раньше, профилактика подразделяется на специфическую и неспецифическую. И та, и другая имеют большое значение, поскольку снижают не толь ко заболеваемость респираторны ми инфекциями, но и число бактериальных осложнений. Составляющие неспецифической профилактики: те рапия слизистых оболочек верхних дыхательных путей с помощью солевых растворов, противовирусные препараты, иммуномодуляторы, индукторы интерферонов с противовирусной активностью, гомеопатические препараты с доказанной эффективностью, фитотерапевтические препараты и витамины (анаферон, стрепсилс, нурофен и др.). Профилактика простудных заболеваний имеет своей целью укрепление органов дыхания и нормализацию функции внешнего дыхания. Профилактика простудных заболеваний улучшает эластичность тканей легких, нормализует газообмен между кровью и воздухом, увеличивает бронхиальную проводимость. А также профилактика простудных заболеваний оказывает общеукрепляющее действие на весь организм и стимулирует иммунные процессы. Профилактика простудных заболеваний – это целый комплекс мероприятий, который только при регулярном и систематическом применении позволяет устранить частую заболеваемость. В первую очередь это, конечно, закаливание. А также, это занятия на тренажерах (велотренажер, беговая дорожка), ходьба, бег, плавание и специальная лечебная физкультура. Отдельно следует сказать о лечебной физкультуре. Лечебная физкультура как профилактика простудных заболеваний имеет очень большое значение. Уязвимой «группой риска» является группа часто болеющих детей. Часто болеющие дети переносят в течение года от 6 до 12 эпизодов респираторной заболеваемости, что становится причиной развития вторичной иммунологической недостаточности, формирования хронической патологии бронхолегочной системы и ЛОР-органов, аллергопатологии и др. Часто болеющим детям назначается анализ на иммунный статус. На основе полученных анализов назначаются препараты. Одной из основных задач является меньшение количества часто болеющих де тей. В лечении таких детей используются препараты, которые способны санировать носоглотку и верхние дыхательные пути. Важнейшим условием скорейшего выздоров ления являются забота и внимание со сто роны родителей, психологический климат в семье, условия проживания и питание. В лечении простудных заболеваний сей час активно применяются небулайзеры, пред ставляющие собой специальные дозирован ные аэрозольные ингаляторы, которые очень удобны в использовании. Если у ребенка воспалена слизистая оболочка и имеется отек в носу, то в первые дни назначаются антигистаминные препараты. При простудных заболеваниях необходимо обильное кисло-сладкое питье. Существуют специальные процедуры, чтобы прогреть ручки, ножки малыша с помощью специальных детских кремов, либо ингаляционные процедуры на основе экстрактов целебных растений. Но если у ребенка имеются аллергические забо левания, то необходимы уже другие препа раты. Не стоит пренебрегать и старым забытым методом, который может оказаться дей ственным – горчичники на подсолнечном масле. КАКИЕ ОШИБКИ МОЖНО СОВЕРШИТЬ, ПЫТАЯСЬ ИЗБАВИТЬСЯ ОТ ЗАЛОЖЕННОСТИ НОСА У РЕБЕНКА? Одна из главных ошибок – это несвоевременное обращение к врачу и лечение насморка собственными методами, что чревато осложнениями. К здоровью ребенка следует отнестись со всем вниманием и заботой и проконсультироваться с врачом специалистом.
ОСЛОЖНЕНИЯ ПРИ ПРОСТУДНЫХ ЗАБОЛЕВАНИЯХ.
Ведущее положение среди осложнений занимают острые вирусно-бактериальные пневмонии. Второе по частоте место занимают осложнения со стороны ЛОР-органов (гаймориты, отиты, фронтиты, синуситы). Чаще всего обострения имеющейся хронической патологии верхних дыхательных путей и легких (хронические синуситы, тон зиллит, хронический бронхит, бронхиальная астма) развиваются на фоне ОРВИ, также, как и обострения хронически персистирующей в организме герпес-вирусной инфекции. Очень часто случается осложнение на ухо – это отит. Различают острый средний, хро нический гнойный, экссудативный средний, адгезивный средний отиты. При гайморите у детей отмечаются заложенность носа, боль в области лба, сла бость, вялость и высокая температура. Для уменьшения отека и набухания слизистой оболочки, в нос закапывают сосудосуживаю щие средства либо используют антибактериальную терапию. Рекомендуются промывание носа и физиотерапевтические методы лечения. При воспалительном процессе в гайморовых пазухах необходима госпитализация ребенка.
Таким образом, необходимы комплексная профилактика в детском возрасте и своевременное лечение для того, чтобы в будущем не возникло осложнений.
Поделиться в соц.сетях
Ларингит — (клиники Di Центр)
Ларингит, воспаление гортани, обычно проходит за неделю безо всякого лечения. Но если охриплость не исчезает за две недели, это сигнал о возможном развитии серьёзного осложнения — ложного крупа.Ларингитом называют воспаление гортани. Этот орган расположен в верхней части дыхательных путей, между глоткой и трахеей. Если посмотреть на шею снаружи, то гортань будет сразу за хрящевым выступом, более выделяющимся у мужчин — кадыком. Отек и раздражение слизистой оболочки могут быть острыми (длительность болезни до недели) и хроническим, когда симптомы беспокоят более долгий период времени. Большинство случаев ларингита возникают после вирусной инфекции либо после громкого разговора. Длительная охриплость может быть сигналом о каких-то серьезных проблемах со здоровьем. В большинстве случаев ларингит проходит через неделю без какого-либо лечения, у взрослых его не считают опасным заболеванием.
Причины и факторы риска
Воспаление гортани чаще всего возникает из-за инфекции, чрезмерной нагрузки голосовых связок криком, пением, громким разговором или раздражения химическими веществами.
Наиболее частой причиной ларингита бывает инфекция. Обычно это те же вирусы, которые вызывают ОРВИ.
Другими провоцирующими факторами острого воспаления гортани могут быть:
-
аллергия
-
бактериальная инфекция
-
гастроэзофагеальная рефлюксная болезнь (ГЭРБ)
-
травмы гортани
-
пневмония
-
бронхит
-
фарингиты и синуситы.
Причиной хронического ларингита считают:
-
злокачественные опухоли в области шеи, легких
-
доброкачественные разрастания слизистой оболочки (полипы) в области связок
-
паралич связок после инсульта
-
потерю тонуса связок в пожилом возрасте. В этом случае нередко нарушен механизм закрывания надгортанником просвета гортани во время глотания. Частицы пищи попадают в дыхательные пути и провоцируют воспаление.
Что происходит при ларингите
Внутри гортани находятся голосовые связки — это две складки слизистой оболочки, покрывающие мышцы и хрящи. В норме голосовые связки открываются и закрываются плавно, образуя звуки при прохождении через них воздуха. При ларингите связки воспалены и отекают, что приводит к искажению звука, проходящего через них. Голос становится сиплым и хриплым, в тяжелых случаях он исчезает совсем. У детей некоторые формы ларингита очень опасны, так как возможно затруднение дыхания из-за частичного или полного перекрытия воздуховодных путей воспаленными, набухшими тканями. У взрослых полного блока дыхательных путей практически не бывает.
Как заподозрить ларингит
Симптомы ларингита у взрослых и детей обычно включают:
-
изменение голоса — хриплый или шипящий
-
полную или частичную потерю голоса
-
боль, чувство «щекотания» в горле, которое провоцирует сухой кашель, дискомфорт при глотании
-
небольшое повышение температуры
-
увеличение и болезненность лимфоузлов шеи.
Если, кроме гортани, воспалены другие отделы дыхательного тракта (трахея, бронхи, легкие), глотка или миндалины, то будут характерные для этих болезней признаки.
Какие обследования помогут поставить диагноз?
Обычно врачу достаточно услышать, как пациент разговаривает, чтобы установить правильный диагноз. Но в некоторых случаях необходима консультация оториноларинголога (ЛОР-врача). Специалист сможет более подробно осмотреть гортань с помощью специального инструмента — ларингоскопа, чтобы определить, как двигаются голосовые связки.
Более современный методом считают эндоскопию. Её проводят с помощью специальной гибкой трубки с видеокамерой на конце — эндоскопа. Если на каком-то участке гортани есть видимые глазом изменения, врач может взять этот фрагмент ткани на микроскопическое исследование — биопсию. Для точной диагностики опухолевых поражений — рака гортани — выполняют КТ или МРТ.
Для диагностики аллергии проводят аллергопробы. Иногда необходим рентген шеи и/или легких, чтобы определить, есть ли обструкция (закупорка) дыхательных путей.
Лечение ларингита
При ларингите лечение не всегда нужно. Врач может попросить поменьше говорить, чтобы щадить голосовые связки. При повышении температуры назначают жаропонижающие средства — ибупрофен, парацетамол. Антибиотики при ларингите показаны только в случае подозрения на бактериальную инфекцию, что бывает довольно редко. Для снятия воспаления в тяжелых случаях используют кортикостероиды в ингаляциях или в инъекциях.
Если хронический ларингит вызван полипами голосовых связок, врач порекомендует удаление этих наростов. Эту процедуру обычно проводят в амбулаторных условиях, без госпитализации. Иногда хроническая охриплость вызвана слабостью голосовых связок. В этом случае возможны инъекции коллагена в голосовые связки или пластика связок.
Аллергические реакции, вызвавшие ларингит, требуют назначения антигистаминных средств, а гастроэзофагеальная рефлюксная болезнь — назначения блокаторов протонной помпы, прокинетиков и т. д.
Лечение ларингита в домашних условиях
Не стоит лечить ларингит народными средствами, которые не всегда эффективны, а нередко и опасны. При ларингите в домашних условиях можно использовать немедикаментозные средства:
-
Увлажнять воздух в помещении, в том числе специальными парогенераторами.
-
Давать голосовым связкам как можно больше отдыха, избегать крика. Шепотом говорить тоже не стоит, так как он гораздо больше нагружает голосовые связки, чем нормальная речь.
-
Полоскать горло теплым раствором морской соли.
-
Пить много жидкости, но избегать алкоголя, кофе, крепкого чая. Эти напитки способствуют обезвоживанию.
Осложнения ларингита
Если ларингит вызван инфекцией, она может вызвать поражение других частей дыхательного тракта: бронхит или воспаление легких.
Потеря голоса при ларингите — это не осложнение, а один из наиболее характерных симптомов.
Что такое ложный круп?
Серьезные последствия бывают редко. К ним относят ложный круп (стеноз гортани вследствие отека голосовых связок) и эпиглоттит (воспаление надгортанника — одного из хрящей гортани, который закрывает в нее вход в момент проглатывания пищи). Истинный круп возникает при закупорке дыхательных путей инородным телом или дифтерийными пленками. Ложный круп возникает после инфицирования вирусами (аденовирусами, вирусами парагриппа, вирусом гриппа, энтеровирусами, вирусом кори). Воспаление распространяется не только на область голосовых связок, но и на нижележащие отделы гортани. Т.к. гортань образована хрящами, то не может растягиваться и отек мягких тканей внутри нее вызывает сужение просвета. Реже ложный круп возникает при аллергии, забросе желудочного сока в пищевод, вдыхании раздражающих веществ. Болеют ложным крупом преимущественно дети младшего возраста — от 6 месяцев до 3−4 лет, чаще поздней осенью или ранней зимой. Для заболевания характерны затруднение дыхания, «лающий» кашель, похожий на лай тюленя, хриплый голос и стридор (свистящее шумное дыхание в грудной клетке, которое слышно на расстоянии). Стридор становится более заметен, когда ребенок кричит или плачет.
Круп возникает постепенно, обычно вначале есть только обычные признаки простуды, затем возникает кашель. Он нарастает до максимума через 2 дня от появления, приобретает лающий характер. Далее дыхание становится шумным, шипящим на вдохе. Ухудшение обычно наступает ночью, затруднение дыхания может быть интенсивным вплоть до полного перекрытия дыхательных путей.
Когда при ложном крупе нужен врач?
Немедленная медицинская помощь нужна в следующих случаях:
-
есть свистящий вдох или выдох
-
беспокоит затрудненное глотание и дыхание
-
выраженное слюнотечение, но зубы в этот момент не режутся
-
у ребенка до 3 месяцев возникает охриплость голоса
-
кожа приобретает темный, слишком бледный или голубоватый оттенок
-
кожа в области межреберных промежутков втягивается при дыхании, делая ребра более четкими и видимыми глазом
-
охриплость у ребенка любого возраста более недели
-
охриплость у взрослого более 2 недель.
Все эти симптомы могут указывать и на отечность надгортанника, и на трахеит, но определить это можно только специалист во время осмотра.
Как помочь ребенку при крупе?
В домашних условиях, до приезда врача при крупе можно предпринять несколько мер для облегчения состояния:
-
Обеспечить приток свежего прохладного воздуха. Иногда может помочь нахождение в ванной комнате, где включен душ для создания повышенной влажности. Этот метод не доказал своей эффективности, но иногда может помочь.
-
Дать парацетамол в возрастной дозе для уменьшения неприятных ощущений и снижения температуры, если она повышена.
-
Успокоить ребенка, так как крик усиливает симптомы нехватки воздуха. Для этого можно посадить ребенка к себе на колени или держать на руках вертикально. Желательно, чтобы малыш дышал глубоко и медленно.
Следует прекратить прием лекарств от кашля до консультации с врачом и не давать аспирин (ацетилсалициловую кислоту) детям до 16 лет.
Лечение ложного крупа
Для снятия приступа под контролем медицинского работника используют ингаляцию с пульмикортом. Если это не помогло, вводят преднизолон или дексаметазон внутримышечно.
При серьезном состоянии нужна госпитализация для обеспечения ребенка кислородом через кислородную маску. В угрожающих жизни ситуациях проводят интубацию — вводят трубку через ноздри или горло для обеспечения проходимости дыхательных путей. Интубацию делают под общей анестезией, поэтому ребенок не будет чувствовать никакой боли.
Профилактика ларингита
Чтобы предотвратить ларингит у детей и взрослых, стоит учитывать несколько рекомендаций:
-
избегать крика как самой распространенной причины «сорванного» голоса
-
чаще мыть руки и стараться по возможности не контактировать с людьми, больными простудными заболеваниями
-
контролировать уровень влажности в помещениях, особенно в зимнее время
-
своевременно лечить воспалительные заболевания дыхательной системы
-
пользоваться респираторами при работе с токсическими веществами
-
меньше курить, не бывать в местах, где курят
-
ограничить употребление острой, пряной пищи, так как она провоцирует секрецию соляной кислоты в желудке и возможно попадание в пищевод и глотку
-
ограничить потребление алкоголя и кофеина
-
не прокашливаться, пытаясь прочистить горло. Вместо этого лучше делать глотательные движения.
-
не спать без подушки, так как это провоцирует обратный заброс кислого содержимого из желудка в глотку.
-
ежегодно проводить вакцинацию от гриппа по рекомендации врача.
Острые респираторные вирусные инфекции
Острые респираторные вирусные инфекции — это целая группа инфекционных болезней, характеризующихся сходными симптомами: кашель, насморк, повышение температуры, головная боль, першение и боли в горле. В зависимости от возбудителя в течении болезни преобладают те или иные симптомы. Наиболее четко выраженную клиническую картину вызывают вирусы гриппа, парагриппа, аденовирусы, что позволяет поставить диагноз без вирусологического обследования.Грипп начинается остро на фоне полного здоровья с повышения температуры сразу до высоких цифр (39-40⁰ С), нередко сопровождаемого ознобом. На первый план выступают симптомы общей интоксикации: головная боль, слабость, боли в мышцах и суставах, слезотечение, боль в глазных яблоках. Иногда наблюдается бред, галлюцинации. У детей раннего возраста выражены общие симптомы: беспокойство или адинамия, отказ от груди, нарушение сна, частые срыгивания или рвота, частый жидкий стул. Кашель, насморк, боли в горле, саднение за грудиной могут в первые сутки отсутствовать и присоединяться позднее. Любимое место для локализации вирусов гриппа – слизистая оболочка трахеи, поэтому «царапание» и боли за грудиной при кашле – постоянный симптом заболевания. Почти у трети больных насморка не бывает, но отмечается сухость слизистой носа, что приводит к повторным носовым кровотечениям. В первые дни заболевания кашель сухой, мучительный, может появиться осиплость голоса.
При неосложненном течении гриппа лихорадка держится 3-4 дня, реже 5-6 дней. Если по истечении недели температура не снижается, возможно, присоединились осложнения. Самым частым осложнением является пневмония. Из других осложнений возможны воспаления придаточных пазух носа и среднего уха. Основной целью здравоохранения является не лечение заболеваний, а их профилактика. Это в полной мере относится к гриппу, который имеет выраженную зимнюю сезонность, высокую заразность и быстрое распространение. Большое значение в профилактике гриппа имеет срочная изоляция больных и разобщение детей, подвергшихся риску заражения. Эпидемиологи предлагают на время эпидемии объявлять внеплановые каникулы. Эта мера значительно снижает заболеваемость гриппом в детских коллективах. Родители тоже должны внести свою лепту в противоэпидемические мероприятия и отказаться от посещения массовых мероприятий, поездок на экскурсии, походов по магазинам и гостям. Профилактические прививки начинают делать в октябре, чтобы в организме заранее выработались защитные факторы (интерферон, макрофаги, антитела), которые предупредят развитие заболевания. Коварство вируса гриппа проявляется в его быстрой изменчивости. Он способен менять антигенную структуру и приобретать новые свойства в течение одной эпидемии. Поэтому борьба с гриппом должна быть направлена и на укрепление неспецифического иммунитета, на повышение способности организма противостоять возбудителю. Если грипп уже «широко шагает по планете» и добрался до вашего города, а то и до членов семьи, необходимо провести ребенку экстренную профилактику, которая одновременно является предупредительным лечением. В качестве средства для экстренной профилактики широко используются интерфероны и препараты, усиливающие их продукцию в организме (индукторы интерферона). Интерферон человеческий лейкоцитарный применяется в виде раствора, который приготавливается из порошка, и закапывается в нос при угрозе заражения гриппом в течение всего эпидемического периода по 2-3-5 капель в оба носовых хода 2 раза в день детям любого возраста. Гриппферон – капли в нос противовирусного, противовоспалительного и иммуностимулирующего действия. Рекомендуется для детей старше 1 года, по 2 – 3 капли 2 – 3 раза в день. Виферон – свечи для ректального введения, используются 2 раза в день, утром и вечером.
Среди индукторов интерферона назовем амиксин, полудан, циклоферон, анаферон.
Для лечения вирусных инфекций антибиотики и сульфаниламидные препараты не применяются, так как вирус их не боится. Поэтому не спешите с первого дня пичкать больного ампициллином, эритромицином, любимым многими поколениями левомицетином и другими антибиотиками.
Для лечения гриппа успешно применяются противогриппозные средства осельтамивир (торговое название Тамифлю) и занамивир (торговое название Реленза). Назначаются только врачом, самолечение недопустимо.
Бронхит | Johns Hopkins Medicine
Что такое бронхит?
Бронхит — это воспаление основных дыхательных путей (бронхов), ведущих к легким. При кашле часто выделяется желтая или зеленоватая слизь. Есть два основных типа бронхита: острый и хронический. Острый бронхит, часто вызываемый теми же вирусами, которые вызывают простуду, обычно начинается с боли в горле, насморка или инфекции носовых пазух, а затем распространяется на дыхательные пути. Это может вызвать затяжной сухой кашель, но обычно проходит сам по себе.При хроническом бронхите, типе хронической обструктивной болезни легких (ХОБЛ), воспаленные бронхи выделяют много слизи, что приводит к кашлю и затрудненному попаданию воздуха в легкие и из них.
Симптомы
Симптомы острого бронхита включают:
Кашель
Одышка
Свистящее дыхание
Ощущение «погремушки» в груди
Общее недомогание или недомогание
Легкая лихорадка
Ощущение першения в задней части глотки, которое приводит к болезненности
Боль в груди, болезненность и стеснение в груди
Плохой сон
Озноб (редко)
Симптомы хронического бронхита включают:
Кашель с выделением слизи (мокроты), которая может быть с прожилками крови
Одышка, усиливающаяся при физической нагрузке или легкой деятельности
Частые респираторные инфекции, ухудшающие симптомы
Свистящее дыхание
Усталость
Головные боли
Диагностика
Тесты для диагностики острого и хронического бронхита включают:
Лечение острого бронхита
Антибиотики обычно бесполезны, потому что острый бронхит почти всегда вызывается вирусом, который не реагирует на антибиотики.Антибиотики обычно необходимы только в том случае, если врач диагностирует у вас коклюш или пневмонию.
Лекарства, называемые бронходилататорами, используются для открытия узких дыхательных путей в легких. Ваш врач может назначить это лекарство, если у вас хрипы.
Противоотечные средства также могут помочь облегчить симптомы бронхита. Также могут быть назначены лекарства, разжижающие слизь, но насколько хорошо они действуют, остается неясным.
Ваш врач посоветует вам пить больше жидкости, чтобы разжижать слизь в легких, отдыхать и успокаивать дыхательные пути, повышая влажность воздуха с помощью прохладного увлажнителя.
Симптомы обычно проходят в течение 7–14 дней, если у вас нет хронического заболевания легких. Однако у некоторых людей для исчезновения кашля может потребоваться гораздо больше времени.
Лечение хронического бронхита
От хронического бронхита нет лекарства.К лечению для облегчения симптомов и предотвращения осложнений относятся:
Вдыхаемые лекарства , которые расширяют (расширяют) дыхательные пути и уменьшают воспаление, могут помочь уменьшить такие симптомы, как хрипы.
Антибиотики для борьбы с инфекциями
Кортикостероиды могут иногда использоваться во время обострения хрипов или у людей с тяжелым бронхитом, который не поддается лечению другими видами лечения.
Кислородная терапия может потребоваться в тяжелых случаях.
Лечение облегчит симптомы, но хронический бронхит — это долгосрочное заболевание, которое постоянно возвращается или никогда не проходит полностью.
Профилактика
Хорошее мытье рук — один из лучших способов избежать заражения вирусами и другими респираторными инфекциями.
Поскольку было доказано, что вирусы гриппа являются основной причиной бронхита, прививка от гриппа также может помочь предотвратить острый бронхит.
Ограничьте воздействие холодной и влажной среды.
Когда относиться к этому серьезно
Хотя симптомы могут быть похожими, существует 2 очень разных формы бронхита: острая и хроническая. У каждого из них разные причины и методы лечения.
Острый бронхит
Острый бронхит (иногда называемый «простудой») носит временный характер и обычно вызывается вирусом. Острый бронхит не характерен для бактериальных инфекций.
Классический симптом острого бронхита — постоянный тянущий кашель, который может длиться несколько недель. Также часто происходит отхаркивание густой слизи, которая может обесцветиться (обычно слизь прозрачная). Другими симптомами, на которые следует обратить внимание, являются лихорадка, усталость, насморк, заложенность грудной клетки, озноб, хрипы при дыхании, одышка и боль в горле.
Это заболевание обычно самоизлечимо и излечимо, что означает, что оно будет проходить со временем. Лечение предполагает облегчение симптомов.Поскольку это заболевание обычно вызывается вирусом, антибиотики бесполезны, потому что они лечат только инфекции, вызванные бактериями.
Для лечения ваших симптомов можно использовать лекарства, отпускаемые без рецепта. Ацетаминофен снижает жар. Вы можете использовать средства для подавления кашля (например, декстрометорфан), если у вас сухой отрывистый кашель, который не выделяет слизи, особенно если кашель мешает вам спать. Отхаркивающие средства (например, гвайфенезин) могут помочь вам отхаркивать слизь в дыхательных путях. Обильное питье также помогает разжижать слизь, облегчая ее удаление.Обратитесь к врачу, если у вас возникнут какие-либо из этих симптомов, чтобы исключить другие заболевания, такие как астма или пневмония, :
- У вас жар (> 100,4 ° F), который не снижается в течение 1 недели
- У вас боль в груди со значительной одышкой
- Ваш кашель и хрипы продолжаются более 1 месяца
- Вы кашляете кровью
- Вы испытываете значительную слабость, которая не улучшается
Не забывайте всегда консультироваться с врачом при лечении детей младшего возраста чем 2 года, потому что лучше избегать безрецептурных лекарств от кашля и простуды у маленьких детей без специального руководства.
Хронический бронхит
Хронический бронхит определяется как тянущий кашель, который присутствует в течение 3 месяцев в году в течение 2 лет подряд. Это часть более серьезного нарушения дыхания, называемого хронической обструктивной болезнью легких. Хронический бронхит — это постоянное раздражение дыхательных путей, которое со временем привело к необратимому повреждению легких.
Курение — наиболее частая причина хронического бронхита, поскольку оно может нанести непоправимый вред вашим легким.Другие причины включают повторные инфекции или воздействие загрязняющих веществ.
Хронический бронхит необратим. Цель лечения — улучшить качество жизни и предотвратить осложнения. Терапия направлена на открытие дыхательных путей и уменьшение отека, чтобы облегчить дыхание и замедлить прогрессирование заболевания.
Ингаляционные бронходилататоры и кортикостероиды — это препараты, наиболее часто используемые для лечения хронического бронхита. Бронходилататоры открывают дыхательные пути, позволяя проходить большему количеству воздуха.Кортикостероиды уменьшают отек дыхательных путей. Эти лекарства требуют рецепта и должны контролироваться, чтобы вы получили лучшую дозу с наименьшими побочными эффектами.
В тяжелых случаях может потребоваться дополнительное кислородное лечение или даже хирургическое вмешательство. В худшем случае может потребоваться полная пересадка легкого.
Последняя мысль
К острому и хроническому бронхиту нужно относиться серьезно. Если у вас есть какие-либо вопросы или опасения, обратитесь к своему врачу или фармацевту за дополнительной информацией.
СВЯЗАННЫЕ С
- Подходите к респираторным заболеваниям рационально
- Профилактика пневмонии возможна
Г-н Фокс является кандидатом фармацевтических наук в фармацевтическом колледже Раабе, Северный университет Огайо. Доктор Прескотт является старшим вице-президентом по клиническим и научным вопросам в компании Pharmacy Times.
Кашель
Это симптом вашего ребенка?
- Звук, издаваемый, когда кашлевой рефлекс очищает дыхательные пути от раздражителей
- Большинство кашля являются частью простуды
- Приступ или приступ кашля длится более 5 минут непрерывного кашля
- Кашель может быть сухим (без слизи) или влажным (с белой, желтой или зеленой слизью)
Причины кашля
- Простуда. Большинство кашля является частью простуды, которая распространяется на нижние дыхательные пути. Медицинское название — вирусный бронхит. Бронхи — это нижняя часть дыхательных путей, идущих к легким. Бронхит у детей всегда вызывается вирусом. Сюда входят вирусы простуды, гриппа и крупа. Бактерии не вызывают бронхит у здоровых детей.
- Инфекция носовых пазух. Точный механизм кашля неизвестен. Возможно, постназальные выделения раздражают нижнюю часть горла. Или давление в пазухе может вызвать кашлевой рефлекс.
- Аллергический кашель. Некоторые дети кашляют от вдыхания вещества, вызывающего аллергию. Примеры — пыльца или кошки. Аллергический кашель можно контролировать с помощью лекарств от аллергии, таких как Бенадрил.
- Астма. Астма с хрипом — самая частая причина хронического кашля у детей. У взрослых это курение.
- Вариант кашля, астма. 25% детей с астмой только кашляют и никогда не хрипят. Приступы кашля имеют те же триггеры, что и приступы астмы.
- Загрязнение воздуха Кашель. Пары любого вида могут раздражать дыхательные пути и вызывать кашель. Табачный дым — самый распространенный пример. Другие — это выхлопные газы автомобилей, смог и пары краски.
- Кашель, вызванный физической нагрузкой. Бег усиливает кашель в большинстве случаев. Если воздух холодный или загрязненный, кашель еще более вероятен.
- Серьезные причины. Пневмония, бронхиолит, коклюш и посторонний предмет в дыхательных путях
Проблемы с дыханием: как определить
Проблемы с дыханием — повод немедленно обратиться к врачу.Дыхательная недостаточность — это медицинское название затрудненного дыхания. Вот симптомы, о которых следует беспокоиться:
- Схватка при каждом вдохе или одышке
- Плотное дыхание, так что ребенок едва может говорить или плакать
- Ребра втягиваются при каждом вдохе (это называется втягиванием)
- Дыхание стало шумным (например, хрипы)
- Дыхание намного быстрее обычного
- Губы или лицо становятся синими
Мокрота или мокрота: что нормально?
- Желтая или зеленая мокрота — нормальная часть лечения вирусного бронхита.
- Это означает, что слизистая оболочка трахеи (дыхательного горла) была повреждена вирусом. Это часть мокроты, которую кашляет ваш ребенок.
- Бактерии не вызывают бронхит у здоровых детей. Антибиотики не помогают при желтой или зеленой мокроте, наблюдаемой при простуде.
- Основное лечение кашля с мокротой — обильное питье. Также, если воздух сухой, поможет увлажнитель. Потягивание теплых прозрачных жидкостей также поможет облегчить приступы кашля.
Риски вейпинга
- Поговорите с ребенком об опасностях курения.
- Вейпинг может вызвать серьезное повреждение легких. Повреждение легких может быть необратимым.
- Вейпинг может даже привести к смерти.
- Курение табака также вызывает никотиновую зависимость.
- Законный возраст для покупки вейп-товаров составляет 21 год в США.
- Поощряйте своего подростка избегать курения. Если они начали, убедите их бросить.
- Предупреждение: никогда не используйте самодельные или купленные на улице решения для вейпинга. Причина: они вызвали наибольшее повреждение легких.
Когда звонить при кашле
Позвоните по номеру 911 сейчас
- Тяжелые проблемы с дыханием (затрудненное дыхание, едва может говорить или плакать)
- Обморок или остановка дыхания
- Губы или лицо синюшные, когда не кашляют
- Вы думаете, что у вашего ребенка опасные для жизни экстренная помощь
Позвоните врачу или обратитесь за медицинской помощью сейчас
- Проблемы с дыханием, но не серьезные.
- Губы или лицо стали синеватыми во время кашля
- Резкий звук при вдохе (называемый стридором)
- Свистящее дыхание (высокочастотное урчание или свист при выдохе)
- Дыхание намного быстрее обычного
- Невозможно перенести глубокий вдох из-за боли в груди
- Сильная боль в груди
- Закашлялся кровью
- Слабая иммунная система. Примеры: серповидноклеточная анемия, ВИЧ, рак, трансплантация органов, прием пероральных стероидов.
- Ребенок из группы высокого риска (например, муковисцидоз или другое хроническое заболевание легких)
- Лихорадка у ребенка в возрасте до 12 недель.Внимание: НЕ давайте ребенку никаких лекарств от лихорадки, пока его не осмотрят.
- Температура выше 40 ° C (104 ° F)
- Ваш ребенок выглядит или ведет себя очень больным
- Вы считаете, что вашего ребенка нужно осмотреть, и проблема является неотложной
Обратитесь к врачу в течение 24 часов
- Непрерывный кашель заклинания
- Возраст менее 6 месяцев
- Боль в ухе или выделения из уха
- Боль в пазухах (не только заложенность) вокруг скул или глаз
- Лихорадка длится более 3 дней
- Лихорадка возвращается после того, как пропала более 24 часов
- Грудь боль, даже когда не кашляет
- Обеспокоенность по поводу вейпинга
- Вы думаете, что ваш ребенок нуждается в осмотре, но проблема не срочна
Обратиться к врачу в рабочее время
- Кашель вызывает рвоту 3 или более раз
- Кашель продолжается домой из школы на 3 и более дней
- Также присутствуют симптомы аллергии (например, насморк и зуд в глазах)
- Насморк длится более 14 дней
- Кашель продолжается более 3 недель
- У вас есть другие вопросы или проблемы
Самостоятельное лечение на дому
- Кашель без других проблем
Пункты неотложной помощи детям Сиэтла
Если болезнь или травма вашего ребенка опасны для жизни, позвоните по номеру 911.
Рекомендации по уходу при кашле
- Что следует знать о кашле:
- Большинство кашля — нормальное явление при простуде.
- Откашливание слизи очень важно. Это помогает защитить легкие от пневмонии.
- Кашель — это хорошо. Мы не хотим полностью отключать способность вашего ребенка кашлять.
- Вот несколько советов по уходу, которые должны помочь.
- Домашнее лекарство от кашля:
- Цель: уменьшить раздражение или першение в горле, вызывающее сухой кашель.
- Возраст от 3 месяцев до 1 года: давайте теплые прозрачные жидкости для лечения кашля. Примеры — яблочный сок и лимонад. Количество: используйте дозу 1-3 чайных ложки (5-15 мл). Давайте 4 раза в день при кашле. Внимание: не используйте мед до 1 года.
- Возраст от 1 года: при необходимости используйте мед от ½ до 1 чайной ложки (2–5 мл). Он работает как домашнее лекарство от кашля. Он может разжижить выделения и ослабить кашель. Если у вас нет меда, можно использовать кукурузный сироп. Вы также можете купить в аптеке средства от кашля, в которых есть мед.Они не работают лучше обычного меда и стоят намного дороже.
- Возраст 6 лет и старше: используйте капли от кашля, чтобы уменьшить першение в горле. Если у вас их нет, вы можете использовать леденцы. Избегайте применения капель от кашля до 6 лет. Причина: риск удушья.
- Лекарства от кашля, отпускаемые без рецепта (DM):
- Лекарства от кашля, отпускаемые без рецепта, не рекомендуются. Причина: нет доказанной пользы для детей и не одобрено для детей младше 6 лет (FDA).
- Мед помогает от кашля лучше.Внимание: не используйте мед до 1 года.
- Если вам исполнилось 6 лет, вы можете принять решение использовать лекарство от кашля. Выберите один с декстрометорфаном (DM), например сироп от кашля Робитуссин. DM присутствует в большинстве безрецептурных сиропов от кашля. Следуйте инструкциям на упаковке.
- Когда использовать: давать только при сильном кашле, который мешает спать или учебе.
- DM Доза: вводить каждые 6-8 часов по мере необходимости.
- Приступы или заклинания от кашля — теплый туман и жидкости:
- Дышите теплым туманом, например, принимая душ в закрытой ванной комнате.
- Дать выпить теплой прозрачной жидкости. Примеры — яблочный сок и лимонад.
- Возраст до 3-х месяцев. Не используйте теплые жидкости.
- Возраст от 3 до 12 месяцев. Давайте 1 унцию (30 мл) каждый раз. Ограничьте до 4 раз в день.
- Возраст старше 1 года. Дайте столько, сколько нужно.
- Причина: одновременно расслабляют дыхательные пути и отводят мокроту.
- Рвота при сильном кашле:
- При рвоте, которая возникает при сильном кашле, давайте меньшее количество за одно кормление.
- Также кормите чаще.
- Причина: рвота от кашля чаще встречается при полном желудке.
- Поощрение жидкости:
- Постарайтесь заставить ребенка пить много жидкости.
- Цель: обеспечить ребенку хорошее обезвоживание.
- Он также разжижает мокроту в легких. Тогда легче откашляться.
- Он также разжижает выделения из носа.
- Увлажнитель:
- Если воздух в вашем доме сухой, используйте увлажнитель.Причина: сухой воздух усиливает кашель.
- Лекарство от лихорадки:
- При лихорадке выше 102 ° F (39 ° C) дайте ацетаминофен (например, тайленол).
- Другой вариант — продукт с ибупрофеном (например, Адвил).
- Примечание: температура ниже 102 ° F (39 ° C) важна для борьбы с инфекциями.
- Для всех лихорадок: держите ребенка хорошо гидратированным. Дайте побольше холодной жидкости.
- Избегайте табачного дыма:
- Табачный дым усиливает кашель.
- Вернуться в школу:
- Ваш ребенок может вернуться в школу после того, как спадет температура.
- Ваш ребенок также должен чувствовать себя достаточно хорошо, чтобы участвовать в обычных делах.
- Практически невозможно предотвратить распространение кашля и простуды.
- Дополнительные рекомендации — Лекарство от аллергического кашля:
- Лекарство от аллергии может помочь справиться с аллергическим кашлем в течение 1 часа. То же самое и с симптомами аллергии на нос.
- Может помочь лекарство от аллергии короткого действия (например, Бенадрил). Рецепт не требуется.
- Давайте каждые 6-8 часов, пока кашель не пройдет.
- Чего ожидать:
- Вирусный кашель чаще всего длится от 2 до 3 недель.
- Иногда ваш ребенок откашливает много мокроты (слизи). Слизь обычно бывает серой, желтой или зеленой.
- Антибиотики не помогают.
- Позвоните своему врачу, если:
- Возникло затрудненное дыхание
- Свистящее дыхание
- Кашель длится более 3 недель
- Вы думаете, что вашему ребенку нужно осмотр
- Вашему ребенку становится хуже
помните, обратитесь к врачу, если у вашего ребенка появится какой-либо из симптомов «Позвоните своему врачу».
Отказ от ответственности: эта медицинская информация предназначена только для образовательных целей. Вы, читатель, несете полную ответственность за то, как вы решите его использовать.
Последняя редакция: 30.05.2021
Последняя редакция: 11.03.2021
Авторские права 2000-2021. Schmitt Pediatric Guidelines LLC.
Зеленая мокрота и сопли «не всегда являются признаком инфекции, требующей антибиотиков»: Sunderland LPC
Совет общественного здравоохранения Англии по случаю Европейского дня осведомленности об антибиотиках (18 ноября 2014 г.) для повышения осведомленности о рисках ненадлежащего использования антибиотиков.
Зеленая мокрота или сопли не всегда являются признаком бактериальной инфекции, для выздоровления которой потребуются антибиотики, говорят в Общественном здравоохранении Англии (PHE) и Королевском колледже врачей общей практики (RCGP).
Этот совет издается в Европейский день осведомленности об антибиотиках (18 ноября), цель которого — повысить осведомленность о рисках, связанных с ненадлежащим использованием антибиотиков, и о том, как использовать их ответственно.
Исследование, проведенное отделением первичной медико-санитарной помощи PHE, показало, что 40% населения считают, что антибиотики помогут быстрее избавиться от кашля с зеленой мокротой, чем очистить мокроту (6%).
Белые кровяные тельца производятся организмом для атаки любых чужеродных материалов, которые организм не распознает, таких как загрязнители, грязь, пыльца или микробы, и переносятся в мокроте и соплях. Некоторые белые кровяные тельца содержат зеленое вещество (белок), поэтому чем больше этих клеток присутствует, тем зеленее будет ваша мокрота или сопли.
Таким образом,Phlegm бывает разных цветов от белого до горчично-желтого и различных оттенков зеленого. Цветная мокрота или сопли не означают, что вам нужны антибиотики.
У большинства здоровых людей выделение мокроты или соплей с кашлем или без него прекращается по мере прохождения простуды или гриппа, хотя это может занять до 3-4 недель.
Д-р Клиодна МакНалти, руководитель отделения первичной медико-санитарной помощи, сказала:
Это распространенный миф, что любому человеку с зеленой мокротой или соплями необходимо пройти курс антибиотиков, чтобы поправиться. Большинство инфекций, вызывающих выделение большого количества мокроты и соплей, являются вирусными заболеваниями и пройдут сами по себе, хотя в течение нескольких недель вы можете чувствовать себя довольно плохо.Существует множество безрецептурных лекарств, которые очень эффективны при лечении симптомов этих заболеваний и могут уменьшить головную боль, болезненность мышц, лихорадку и боль в горле.
Проблемы устойчивости к антибиотикам растут. Каждый может помочь, не используя антибиотики для лечения неосложненных инфекций. Любые антибиотики, которые мы принимаем, также убивают большую часть нашей нормальной бактериальной флоры в кишечнике. Антибиотики также побуждают другие бактерии в нашем кишечнике развивать устойчивость к антибиотикам, изменяя свой генетический состав.Эти устойчивые бактерии, в свою очередь, могут передавать свои гены устойчивости другим бактериям, или они могут передаваться другим людям, с которыми мы тесно контактируем. В конечном итоге это будет означать, что наши антибиотики станут менее эффективными или, в худшем случае, совсем не эффективными.
Многие люди хорошо понимают, что такое устойчивость к антибиотикам, но когда дело доходит до их собственных болезней, они все еще верят, что антибиотики могут помочь в лечении серьезных симптомов простуды и гриппа. Это не так, и мы должны отказаться от веры в это, чтобы сохранить эти драгоценные лекарства на тот случай, когда они нам действительно понадобятся.
Доктор Морин Бейкер, председатель RCGP, сказала:
Статистика Министерства здравоохранения Англии неудивительна. Многие пациенты ожидают, что их терапевты пропишут антибиотики даже в тех случаях, когда они выздоравливают естественным путем или лучше реагируют на другие методы лечения.
Это руководство поможет развенчать мифы об антибиотиках и продвигать более эффективные альтернативы, с которыми пациенты могут легко справиться.
Чрезмерное употребление антибиотиков — серьезная проблема общественного здравоохранения и клинический приоритет для RCGP.Инфекции адаптируются к антибиотикам, используемым для их уничтожения, и в конечном итоге могут сделать лечение неэффективным, поэтому крайне важно, чтобы антибиотики использовались надлежащим образом. Вот почему мы недавно обновили наш комплексный инструментарий TARGET, разработанный в сотрудничестве с PHE, чтобы включить новые рекомендации для врачей общей практики и их пациентов по соответствующему назначению антибиотиков, чтобы они не создавали иммунитет на будущее, когда они действительно могут им понадобиться. .
Фон
Кому обычно не нужны антибиотики при кашле с мокротой или без нее?
- У здоровых некурящих людей, у которых нет основных проблем со здоровьем, острый кашель с мокротой любого цвета не обязательно является признаком инфекции, и любая небольшая возможная польза от антибиотиков, вероятно, будет перевешена побочными эффектами.
- Если вы курите без диагноза хронической обструктивной болезни легких (ХОБЛ), то вам не нужны антибиотики больше, чем некурящим.
- Если вы взрослый или ребенок, страдающий астмой и у вас кашель с мокротой, вам не нужны антибиотики, чтобы поправиться, но вам может потребоваться дополнительное лечение астмы.
Кому могут потребоваться антибиотики, если у них кашель с мокротой или без нее?
- Если у вас хроническая обструктивная болезнь легких (ХОБЛ) с зеленой мокротой, вам следует обратиться к врачу, так как у вас может быть инфекция.Люди с ХОБЛ с большей вероятностью будут / были курильщиками, и зеленая мокрота в этой группе является более показательным признаком инфекции.
- Если у вас были рецидивирующие инфекции грудной клетки, вам также следует обратиться к врачу для клинического осмотра, поскольку у вас может быть инфекция.
- Тем, кто старше 65 лет или страдает другими хроническими заболеваниями легких и сердца, возможно, потребуется проконсультироваться по поводу лечения.
Кому срочно обращаться к врачам?
- Если у вас затрудненное дыхание, учащенное дыхание, боль в груди или кашель с кровью, или если вы чувствуете себя сбитым с толку или очень сонливы.
Что пациенты могут сделать, чтобы избавиться от кашля — сейчас и в будущем?
- Старайтесь не кашлять: хотя это может показаться легче сказать, чем сделать, вы сможете кашлять реже, если постараетесь не кашлять, потому что на наше желание кашлять иногда может влиять наш мозг.
- Домашние средства: попробуйте простые домашние средства, такие как «мед и лимон» — просто добавьте свежевыжатый сок 1 лимона и чайную ложку меда в кружку с горячей водой. Пейте достаточно жидкости, чтобы не чувствовать жажды, и рассасывайте леденцы.
- Бросьте курить: курение — одна из самых частых причин хронического кашля. Отказ от курения — или, по крайней мере, курение меньше — не только улучшает ваш кашель, но и приносит пользу вашему здоровью другими способами (например, снижает риск сердечного приступа, инсульта и рака легких).
- Смеси от кашля: мало доказательств того, что лекарства, отпускаемые без рецепта, эффективны для облегчения симптомов кашля. Несмотря на отсутствие научных данных, вы все равно можете получить некоторую субъективную пользу от безрецептурных препаратов — поговорите со своим фармацевтом.
- Парацетамол: парацетамол может помочь облегчить симптомы, которые могут сопровождать кашель, такие как боль в горле, лихорадка и плохое самочувствие.
PHE поощряют сотрудников общей практики обсуждать необходимость в антибиотиках со своими пациентами, используя информационный буклет по антибиотикам, доступный на веб-сайте TARGET antibiotics.
См. Заявление Эрла Хоу в поддержку Европейского дня осведомленности об антибиотиках на веб-сайте Форума самообслуживания.
Дополнительная информация о Европейском дне осведомленности об антибиотиках или EAAD
Данные об отношении населения к антибиотикам доступны в Journal of Primary Care
.Материалы для сотрудников общей практики, которыми они могут поделиться с пациентами, доступны на веб-сайте RCGP, включая информационный буклет по антибиотикам и список, в котором указано, когда пациентам следует позвонить своему врачу или связаться с NHS 111.
Следующие симптомы появляются в порядке срочности, при этом наиболее неотложные симптомы указываются первыми. Если у вас появятся эти симптомы, позвоните своему терапевту или свяжитесь с NHS 111:
.- Если у вас сильная головная боль или вы заболели
- , если ваша кожа очень холодная, имеет странный цвет или у вас появилась необычная сыпь.
- Если вы сбиты с толку, у вас невнятная речь или вы очень сонливы
- , если у вас затрудненное дыхание. Признаки, указывающие на проблемы с дыханием, могут включать:
- быстрое дыхание
- посинение вокруг губ и кожи под ртом
- Кожа между ребрами или над ними всасывается или втягивается при каждом вдохе
- при появлении боли в груди
- при затрудненном глотании или слюнотечении
- при кашле с кровью
- при появлении проблем со слухом или при выделении жидкости из ушей
Общественное здравоохранение Англии миссия заключается в защите и улучшении здоровья нации и устранении неравенства посредством сотрудничества с национальными и местными органами власти, NHS, промышленностью, добровольным и общественным сектором.PHE — это оперативно автономное исполнительное агентство Министерства здравоохранения. www.gov.uk/phe Следуйте за нами в Twitter @PHE_uk
Королевский колледж врачей общей практики — это сеть из более чем 46 000 семейных врачей, работающих над улучшением ухода за пациентами. Мы работаем над поощрением и поддержанием самых высоких стандартов общей медицинской практики и выступаем в качестве голоса врачей общей практики по вопросам образования, обучения, исследований и клинических стандартов.
Пресс-служба по инфекциям
Пресс-служба PHE, инфекции
61 Colindale Avenue
London
NW9 5EQ
Emailinfections-pressoffice @ phe.gov.uk
Телефон 020 3682 0574 В нерабочее время 020 8200 4400
Кашель — HSE.ie
Кашель является частью вашей естественной системы иммунной защиты. Лучше откашлять мокротой. В противном случае мокрота может скапливаться ниже в легких, где может вызвать серьезные инфекции, такие как пневмония.
Кашель обычно проходит сам по себе в течение 3 недель.
Вам следует обратиться к терапевту, если ваш кашель длится более 3 недель или если вы кашляете с кровью.
Симптомы и причины кашля
Большинство случаев кашля вызваны простудой, гриппом или бронхитом.Кашель часто сопровождается такими симптомами, как насморк, лихорадка, боль в горле, боль в ушах, а также общие боли.
Курение может вызвать кашель. Другие причины включают изжогу, аллергию, такую как сенная лихорадка, и слизь, стекающая в горло из задней части носа.
Если у вас астма, кашель может быть вызван пылью, пыльцой, травами, холодным воздухом или физическими упражнениями.
Лечение
Если ваш кашель возник в результате простуды или гриппа, вам не нужно обращаться к врачу.Антибиотики не излечивают простуду или грипп.
Нет быстрого способа избавиться от кашля. Обычно он проходит после того, как ваша иммунная система победит вызвавшую его ошибку.
Самый простой и дешевый способ облегчить щекотливый или грудной кашель — использовать любое из распространенных безрецептурных средств.
Вы должны отдыхать, пить много жидкости. Горячий лимон с медом действует так же, как и лекарства от кашля. Этот горячий напиток не подходит младенцам.
Люди с астмой
Если у вас астма, вы, вероятно, уже принимаете ингаляторы и, возможно, таблетки для контроля астмы.Когда ваши симптомы обостряются, вам необходимо следовать плану лечения, который вы согласовали с врачом. Это будет зависеть от характера и тяжести астмы. Обычно это означает прием ингалятора с облегчением от 4 до 5 раз в день. Во время кашля вам, возможно, придется увеличить дозу превентивного ингалятора.
Курильщики
Курильщики обычно получают два типа кашля. Это может быть кашель, вызванный раздражением или повреждением легких из-за курения. Это также может быть простуда, грипп или бронхит.
Кашель продолжительностью более 3 недель или кашель с кровью могут быть признаком рака легких.
Важно подумать о том, чтобы бросить курить. ВШЭ оказывает бесплатную поддержку курильщикам, которые думают о том, чтобы бросить курить. Эта поддержка доступна по телефону, онлайн или лично.
Посетите www.quit.ie или Freefone нашу команду QUIT по телефону 1800 201 203 .
Обратитесь к терапевту, если вам:
- трудно дышать
- у вас отрывистый кашель или он не может перестать кашлять и становится хуже
- у вас ослаблена иммунная система, например, из-за химиотерапии или диабета
- потеря веса без причины
- болит грудь
- астма или хроническое заболевание легких
- кашель более 3 недель (непрекращающийся кашель)
Срочно обратитесь к терапевту, если вы кашляете кровью.
На приеме у вашего терапевта
Чтобы выяснить, что вызывает ваш кашель, ваш терапевт задаст вам вопросы о ваших симптомах и осмотрит вас. Они также могут:
- взять образец слизи, от которой вы кашляете
- заказать рентген или тест, чтобы проверить, насколько хорошо работают ваши легкие
- направить вас в больницу к специалисту, но это редко
страница Последняя редакция: 13.06.2019
срок следующей проверки: 13.06.2022
Грудь холодная «Условия» Ада
Что такое грудная простуда?
Грудная простуда или острый бронхит — это заболевание, поражающее бронхи легких, вызывающее кратковременное воспаление и раздражение этих дыхательных путей. Общие симптомы включают постоянный кашель, одышку и усталость.
Грудная простуда, чаще всего развивающаяся в результате респираторных инфекций, таких как грипп или простуда, в большинстве случаев вызывается тем же набором вирусов, что и простуда. В редких случаях насморк также может быть вызван бактериальной инфекцией.
Большинство людей считают, что простуда проходит через две-три недели без необходимости лечения. В тяжелых случаях или когда симптомы не проходят в течение обычного периода времени, врачи порекомендуют варианты лечения.
Простуда в груди обычно считается несерьезным заболеванием. Однако существует риск того, что простуда перерастет в пневмонию — более серьезное заболевание. Постоянная простуда в груди также может быть диагностирована как хронический бронхит — хроническое заболевание, которое нельзя полностью вылечить. Если вы думаете, что у вас простуда в груди, вам может помочь оценка симптомов с помощью бесплатного приложения Ada.
Острый бронхит против хронического бронхита
Хронический бронхит отличается от острого бронхита стойким характером.Острый бронхит, который имеет те же симптомы, что и хронический бронхит, является кратковременным заболеванием, которое обычно проходит в течение двух-трех недель, тогда как хронический бронхит является постоянным или постоянно повторяющимся состоянием, чаще всего вызванным курением или вдыханием раздражителей или пыль. Чтобы классифицировать кашель как хронический бронхит, кашель должен присутствовать не менее трех месяцев в каждый из двух последовательных лет, при этом все другие возможные причины должны быть исключены.
Подробнее о Хроническом бронхите
Симптомы простуды
Основным симптомом простуды является кашель, который часто бывает постоянным и сопровождается отхаркиванием слизи. Выработка избыточной слизи во время простуды является нормальным явлением — эта реакция предназначена для защиты дыхательных путей от микробов и бактерий. Другие симптомы могут включать:
- Лихорадка
- Головная боль
- Боли и боли
- Другие симптомы, связанные с простудой или гриппом
Кашель, связанный с простудой, обычно проходит через две-три недели, чтобы полностью исчезнуть. Если вы испытываете какие-либо симптомы простуды, попробуйте использовать бесплатное приложение Ada для оценки симптомов.
Причины простуды
Грудная простуда может быть вирусной или бактериальной инфекцией, хотя гораздо чаще заражается вирусным заболеванием. Вирусы, вызывающие это состояние, относятся к тому же разнообразию, что и вирусы, вызывающие простуду или грипп, и обычно развиваются из этих состояний. Если кажется, что простуда или грипп обострились, возможно, возникла грудная простуда.
Вирусы, вызывающие простуду в груди, чаще всего передаются через крошечные капельки, образующиеся при кашле, чихании или разговоре инфицированного человека.Вирус может выжить на такой поверхности, как столешница или дверная ручка, например, до 24 часов. Чтобы избежать заражения, человек должны принять такие меры, как тщательное мытье рук и избегать совместного использования стаканов и посуды.
Диагностика простуды
Врачи обычно могут диагностировать простуду в груди, задав несколько вопросов о симптомах человека и проведя физический осмотр. В некоторых случаях врач может назначить дополнительные тесты, чтобы диагностировать состояние или отличить его от других состояний.Эти тесты включают:
- Тест функции легких: Используется для проверки признаков астмы или эмфиземы.
- Анализы мокроты: Используются для выявления бактерий в мокроте (слизи).
- Рентгеновский снимок: Потенциально полезен для определения источника симптомов у человека.
Лечение простуды
Простуда в груди не требует лечения во всех случаях — обычно она проходит через две-три недели **, хотя кашель может сохраняться дольше.
Если кашель особенно сильный, лекарства от кашля продаются без рецепта или могут быть прописаны врачом. Для подавления боли можно принимать обезболивающие, такие как ибупрофен и парацетамол. Тем, кто страдает аллергией, астмой или хроническим навязчивым заболеванием легких, при необходимости может быть назначен ряд лекарств.
Поскольку простуда в большинстве случаев вызывается вирусом, антибиотики бесполезны и даже могут быть вредными. Однако, если считается, что простуда имеет бактериальное происхождение, для эффективного лечения этого состояния можно использовать антибиотики.
Домашние средства от простуды в груди
Хотя лечение простуды может не потребоваться, существует ряд из домашних средств, которые можно использовать для облегчения ее симптомов. К наиболее распространенным домашним средствам относятся:
- Отдых: Отдых жизненно необходим для восстановления сил иммунной системы.
- Гидратация: Обильное питье воды помогает разжижить слизь в груди и облегчает откашливание.
- Горячие напитки и леденцы: Напитки, такие как чай с медом и леденцы, отпускаемые без рецепта, могут облегчить некоторые симптомы.
- Пар: Пар от горячего душа или полотенца может помочь удалить слизь и облегчить симптомы.
Существует множество натуральных продуктов , которые могут эффективно облегчить симптомы простуды. К ним относятся:
- Яблочный уксус: Сырой нефильтрованный яблочный уксус помогает разжижать слизь в груди, что может уменьшить заложенность и помочь человеку с простудой в груди лучше дышать. Употребление раствора теплой воды, смешанного с двумя чайными ложками яблочного уксуса два или три раза в день в течение недели, поможет сократить продолжительность простуды и укрепить иммунную систему, предотвращая простуду в будущем.
- Куркума: Куркума, растение и специя, произрастающая в странах Юго-Восточной Азии и Ближнего Востока, очень эффективно уменьшает симптомы простуды. Он содержит составной куркумин, который обладает противовирусными, антибактериальными и противовоспалительными свойствами. Добавление примерно чайной ложки сырой, тертой куркумы или порошка куркумы в горячий напиток несколько раз в день или использование его для придания вкуса еде может помочь облегчить симптомы простуды.
- Имбирь: Имбирь используется в качестве естественного средства для лечения различных заболеваний на протяжении более 2000 лет и является эффективным средством для уменьшения воспаления в груди, вызванного простудой.Его можно добавлять в пищу в сыром виде, заваривать как чай или принимать в качестве добавок.
- Эфирные масла: Существует много различных типов эфирных масел, каждое из которых особенно полезно для облегчения симптомов различных заболеваний. Самые полезные эфирные масла для лечения простуды включают ладан, орегано, эвкалипт, чайное дерево и лимон. Эфирные масла можно добавлять в горячий компресс, воду в ванне, наносить на шею и виски или вводить с помощью испарителя / диффузора.При использовании эфирных масел для лечения простуды всегда сверяйтесь с инструкциями на упаковке, чтобы найти наиболее подходящий способ их применения.
Некоторые лечебные травы и добавки несовместимы с основными заболеваниями или лекарствами, отпускаемыми по рецепту. Если помимо простуды в груди у человека есть хроническое (продолжающееся) заболевание и / или он регулярно принимает какие-либо лекарства, ему следует проконсультироваться со своим врачом перед использованием любых новых натуральных продуктов.
Профилактика простуды в груди
Вирусов, которые в большинстве случаев вызывают простуду, трудно избежать, поскольку они распространяются крошечными, часто необнаруживаемыми капельками, выбрасываемыми в воздух или на поверхности.Однако можно предпринять определенные меры, чтобы избежать заражения этими вирусами. В их числе:
- Часто и тщательно мыть руки
- Достаточно отдыхать
- Избегать чрезмерного прикосновения к глазам или рту
- Не делиться такими вещами, как стаканы или кухонная утварь
- Сохранение здоровья с помощью регулярных упражнений, достаточного количества жидкости и сбалансированного питания
- Получение вакцины от пневмонии, гриппа и коклюша
Осложнения простуды
Осложнения, которые могут развиться в результате простуды, включают:
- Пневмония: Симптомы пневмонии обычно схожи с симптомами простуды, хотя могут быть более серьезными.Это состояние легко поддается лечению антибиотиками, хотя важно сначала отличить его от простуды. Пожилые люди, курильщики и люди с предшествующими заболеваниями печени или почек подвергаются наибольшему риску заражения пневмонией. Подробнее о Пневмонии »
- Хронический бронхит: Постоянное состояние, обычно вызываемое курением или воздействием раздражающих веществ, переносимых по воздуху. Постоянный кашель, продолжающийся не менее трех месяцев в течение двух лет подряд, является главным симптомом хронического бронхита.Врач должен уметь диагностировать это состояние. Подробнее о Хроническом бронхите »
Простуда в груди Часто задаваемые вопросы
В: Какова продолжительность простуды в груди?
A: Обычно простуда в груди развивается через три или четыре дня после простуды или гриппа и длится примерно две-три недели. Однако это приблизительное значение, и симптомы могут длиться дольше. В этом случае следует обратиться за медицинской помощью.
В: Я беременна. Стоит ли беспокоиться о простуде в груди?
A: Беременным женщинам следует проявлять особую осторожность, чтобы избежать простуды.Однако, если состояние все же развивается, женщинам следует обязательно проконсультироваться с врачом, который сможет посоветовать подходящий метод лечения, если он вообще нужен, включая определение лекарств, которые можно безопасно принимать во время беременности.
К сожалению, во время беременности простуда в груди с большей вероятностью перерастет в более серьезное респираторное заболевание, такое как пневмония. При появлении следующих симптомов обратитесь за неотложной медицинской помощью:
- Боль в груди
- Кровь в слизи
- Высокая температура
- Неумолимая отдышка
Подробнее о возможных осложнениях беременности »
В: Заразна ли грудная простуда?
A: Да, вирусы, которые обычно вызывают простуду, заразны.Избегайте контакта с инфицированными людьми, регулярно мойте руки и избегайте совместного использования посуды и стаканов, чтобы снизить вероятность заражения.
В: Простуда грудной клетки является вирусной или бактериальной?
A: Примерно от 85 до 95 процентов случаев острый бронхит вызывается вирусом. Вирусы такие же, как и вирусы, вызывающие простуду и грипп. У людей с сопутствующими заболеваниями, такими как Streptococcus pneumoniae, haemophilus influenzae и moraxella catarrhalis, вероятность развития острого бактериального бронхита выше, чем у здоровых людей.
В: Может ли простуда перейти в пневмонию?
A: Пневмония может возникнуть в результате простуды как вторичного осложнения. Особенно подвержены этому пожилые люди. Симптомы пневмонии включают жар, учащенное сердцебиение, боль в груди и одышку.
Подробнее о пневмонии »
Застойная сердечная недостаточность и сердечный кашель
У вас сильный кашель; Ну и что? Наверное, просто немного холодно, по крайней мере, вы постоянно говорите себе и всем, кто комментирует.Хотя для большинства людей кашель является распространенным симптомом, сопровождающим проблемы с легкими или дыхательными путями, его связь с сердечной недостаточностью часто остается незамеченной. Это называется сердечным кашлем, и это часто случается у людей с застойной сердечной недостаточностью (ЗСН). Фактически, сильный кашель и ХСН могут быть предупреждением о том, что ваше лечение сердечной недостаточности, ну, не дает результатов или, по крайней мере, плохо реагирует на ваше тело. Не торопитесь, пока мы глубже погрузимся в взаимосвязь между застойной сердечной недостаточностью и кашлем, а также то, как вы должны лечить сердечный кашель при обострении симптомов.
Застойная сердечная недостаточность 101Застойная сердечная недостаточность возникает, когда сердце не может перекачивать достаточно крови, чтобы удовлетворить потребности вашего организма. Это нарушение может быть результатом ряда ранее существовавших сердечных заболеваний, которые могут привести к следующим симптомам:
- Усталость и слабость
- Одышка (одышка)
- Отек (припухлость)
- Свистящее дыхание или хронический кашель
Из-за неспособности сердца эффективно перекачивать кровь любое возвращающееся кровообращение от сердца к легким может поддерживаться.Это может привести к застою в легких; отсюда и название «застойная сердечная недостаточность». Это также основная причина хронического кашля.
Сердечный кашельКогда легкие становятся перегруженными из-за ЗСН, избыток жидкости может начать просачиваться в воздушные мешочки (альвеолы). Кашель — это естественная реакция организма на закупорку дыхательных путей, побуждающая вас очистить бронхиальные проходы в попытке уменьшить заложенность дыхательных путей. Введите: сердечный кашель. Если вам поставили диагноз ЗСН, важно, чтобы вы обратились за медицинской помощью, чтобы помочь контролировать свои симптомы и отслеживать их.Любые внезапные изменения ваших симптомов, такие как сердечный кашель, могут быть признаком неэффективности лечения ХСН. Если при частом влажном кашле вы испытываете какие-либо из следующих симптомов, возможно, вы испытываете сердечный кашель:
- Одышка. Если вы обнаружите, что при выполнении простых действий или во время сна вы запыхались, у вас может быть одышка. Эта одышка часто является результатом ЗСН, при которой возникает застой в легких, в результате чего жидкость просачивается в легкие.
- Хрипы. Продуктивный кашель с выделением белой или кровянистой слизи также может быть признаком скопления жидкости в легких. Это также может вызвать затрудненное дыхание и хрипы.
- Путаница и нарушение мышления. Дезориентация, усталость, слабость и потеря памяти могут быть связаны с ЗСН, так как она влияет на способность легких переносить достаточное количество кислорода к остальному телу.
Если вы кашляете каждый раз, когда делаете глубокий вдох или чувствуете, что быстро задыхаетесь в конце длинной речи, то вы понимаете, как плохо справляться с хроническим кашлем.И хотя существуют варианты лечения для людей с сердечным кашлем, может потребоваться некоторое время, чтобы найти наиболее подходящее лечение для ваших уникальных потребностей. Итак, что вы должны делать тем временем? Если вы испытываете сердечный кашель, вам сначала нужно отметить симптомы и обсудить их с вашим лечащим врачом. Однако, если вы обнаружите, что постоянно испытываете неконтролируемые приступы сердечного кашля, вам следует немедленно обратиться за медицинской помощью. Это особенно важно, если вам уже поставили диагноз ЗСН или хроническая обструктивная болезнь легких (ХОБЛ), поскольку хронический кашель может усугубить существующие состояния.
Как может помочь DispatchHealthВ случае, если вам нужно срочно вылечить сердечный кашель, последнее, с чем вы захотите бороться, — это поездка в ближайшее отделение неотложной помощи. Это вызывает стресс и подавляет, из-за чего кашель может усилиться даже сильнее, чем он уже есть. Вот где может помочь DispatchHealth. В качестве альтернативы отделению неотложной помощи по требованию мы оказываем медицинскую помощь по-другому — приходя прямо к вам домой с почти всеми инструментами и технологиями, которые можно найти в дорогих отделениях скорой помощи.Все, что вам нужно сделать, это связаться с нами по телефону, через мобильное приложение или через наш сайт. В течение нескольких часов к вам будет прибыть команда квалифицированных медицинских специалистов. Лучше всего то, что мы принимаем большинство основных форм страхования, включая Medicaid и Medicare, гарантируя, что каждый может получить доступ к неотложной медицинской помощи, в которой он нуждается, по доступной цене, которая им понравится.
Чтобы узнать больше о наших медицинских услугах на дому для решения ваших острых медицинских проблем, таких как сердечный кашель, застойная сердечная недостаточность и ХОБЛ, обратитесь в DispatchHealth прямо сейчас!
ИсточникиDispatchHealth полагается только на авторитетные источники, включая медицинские ассоциации, исследовательские институты и рецензируемые медицинские исследования.
Источники, на которые ссылается эта статья:
- https://www.hrsonline.org/patient-resources/heart-failure
- https://www.heart.org/en/health-topics/heart-failure/warning-signs-of-heart-failure

 Интересуется в равной мере всеми аспектами своей специальности. Имеет опыт хирургических вмешательств в полости носа, горла. Особенно богат его опыт в уходе за пациентами после функциональных эндоскопических операций в полости носа и на околоносовых пазухах.
Интересуется в равной мере всеми аспектами своей специальности. Имеет опыт хирургических вмешательств в полости носа, горла. Особенно богат его опыт в уходе за пациентами после функциональных эндоскопических операций в полости носа и на околоносовых пазухах.