Особенности выбора размеров детской одежды
Правильный подбор размера одежды для ребенка — важная задача для родителей. Слишком маленькая одежда будет стеснять движения малыша, а большая — может спадать и мешать. Как же не ошибиться с выбором?
При определении размера детской одежды учитываются следующие параметры:
- Рост ребенка
- Вес
- Обхват груди
- Обхват талии
- Обхват бедер
- Длина рук и ног
Размеры одежды для детей меняются очень быстро, особенно в первый год жизни. За 12 месяцев малыш может сменить 3-4 размера. Поэтому важно регулярно измерять ребенка и сверяться с таблицами размеров.
Таблица размеров одежды для новорожденных и грудничков
Для самых маленьких размеры одежды определяются в основном по росту и весу ребенка. Вот стандартная таблица для новорожденных и грудничков до года:
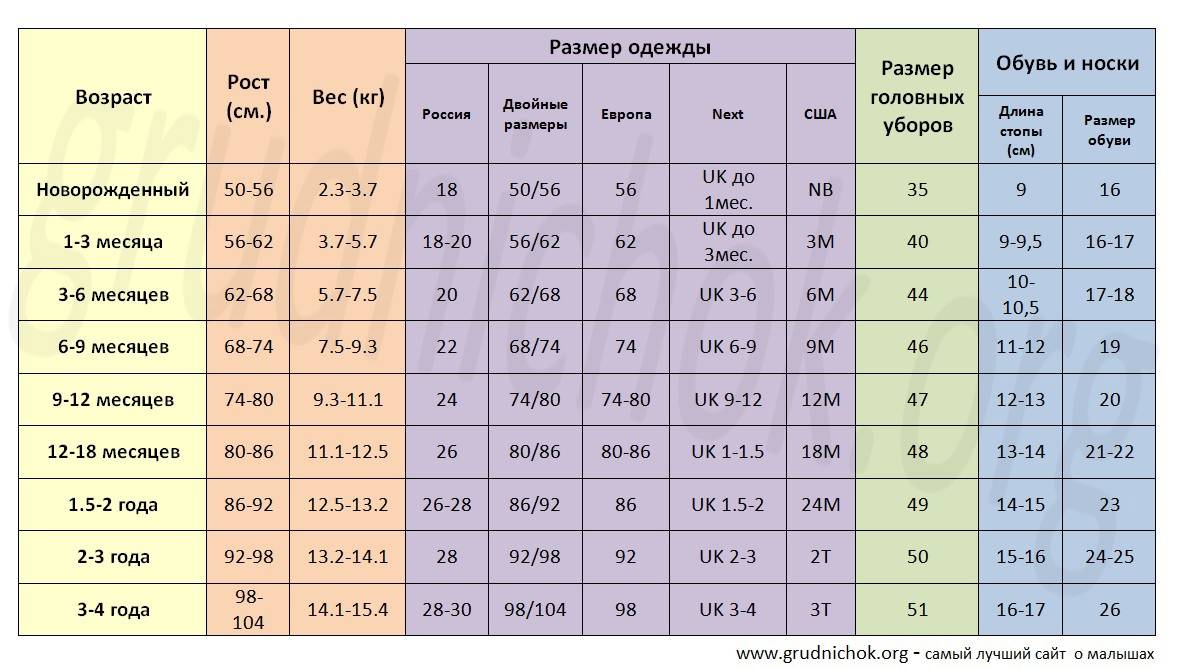
| Возраст | Рост (см) | Вес (кг) | Размер |
|---|---|---|---|
| 0-1 месяц | 50-56 | 3-4 | 50-56 |
| 1-3 месяца | 56-62 | 4-5 | 62 |
| 3-6 месяцев | 62-68 | 5-7 | 68 |
| 6-9 месяцев | 68-74 | 7-9 | 74 |
| 9-12 месяцев | 74-80 | 9-11 | 80 |
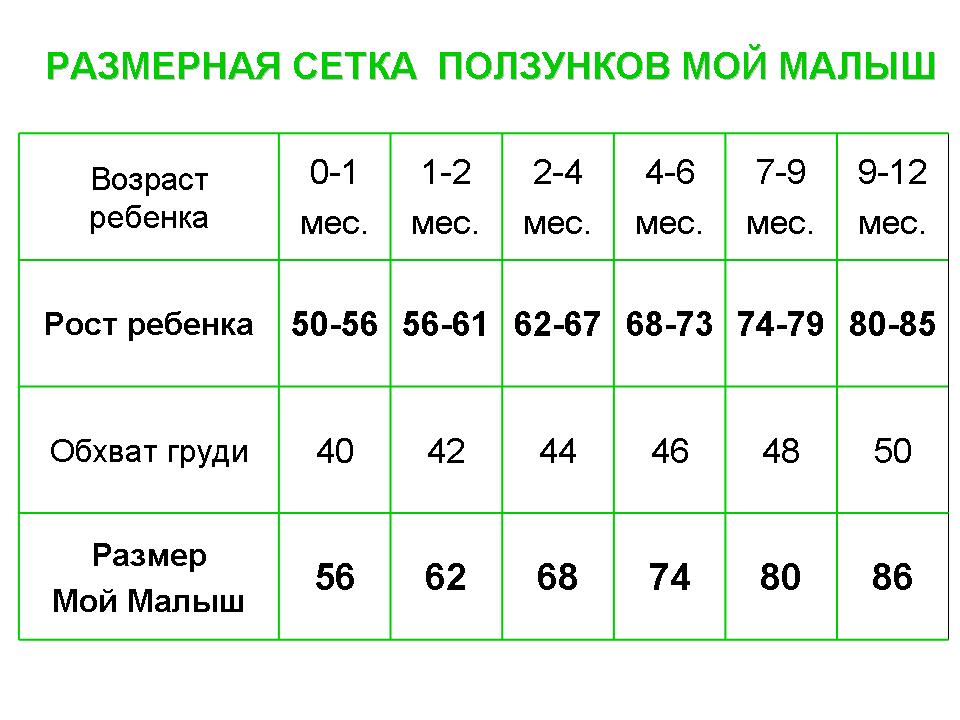
Как определить размер одежды для ребенка от 1 до 3 лет
В возрасте от 1 до 3 лет дети растут уже не так стремительно, как в первый год жизни. Но все равно за год малыш может прибавить 7-10 см в росте. При выборе размера в этом возрасте ориентируются в основном на рост ребенка.
Стандартная размерная сетка для детей от 1 до 3 лет:
- Рост 80-86 см — размер 80-86
- Рост 86-92 см — размер 86-92
- Рост 92-98 см — размер 92-98
- Рост 98-104 см — размер 98-104
Важно помнить, что это усредненные данные. Индивидуальные особенности телосложения ребенка могут потребовать корректировки размера. Например, для полных детей может потребоваться одежда на размер больше.
Размеры одежды для дошкольников (3-7 лет)
В дошкольном возрасте рост детей замедляется. За год ребенок вырастает примерно на 5-7 см. При выборе одежды учитывают не только рост, но и обхват груди.
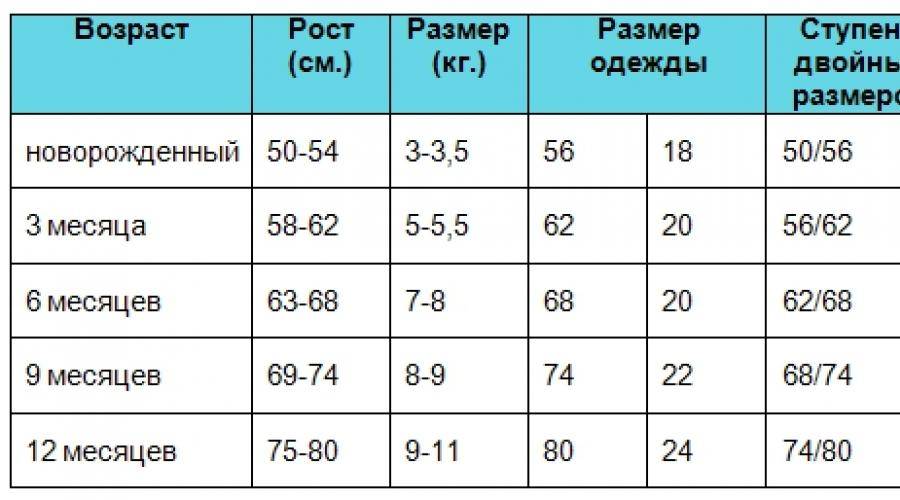
Таблица размеров для дошкольников:
| Возраст | Рост (см) | Обхват груди (см) | Размер |
|---|---|---|---|
| 3-4 года | 98-104 | 56-57 | 104 |
| 4-5 лет | 104-110 | 57-58 | 110 |
| 5-6 лет | 110-116 | 58-59 | 116 |
| 6-7 лет | 116-122 | 60-61 | 122 |
Особенности выбора размеров для школьников
Для детей школьного возраста (7-14 лет) при выборе одежды важно учитывать уже больше параметров, в том числе обхват талии и бедер. В этом возрасте начинают проявляться индивидуальные особенности телосложения.
Как правильно измерить ребенка для подбора школьной формы?
- Измерьте рост ребенка без обуви
- Определите обхват груди в самой широкой части
- Измерьте обхват талии по самой узкой части
- Определите обхват бедер по самой широкой части
Сравните полученные данные с размерной сеткой производителя. Помните, что у разных брендов могут быть небольшие отличия в размерах.
Как учесть индивидуальные особенности ребенка при выборе размера
При подборе одежды важно учитывать не только рост и возраст, но и особенности телосложения ребенка. Как правильно скорректировать размер?

- Для худощавых детей можно выбирать одежду на размер меньше по росту
- Полным детям лучше брать вещи на размер больше
- При широкой груди выбирайте верх на размер больше
- Если у ребенка длинные руки или ноги, ориентируйтесь на больший размер
Не забывайте, что ребенок быстро растет. Покупая одежду впрок, берите с запасом 1-2 см по длине.
Правила выбора обуви для детей разного возраста
Правильно подобранная обувь особенно важна для здоровья и комфорта ребенка. При выборе детской обуви учитывайте следующие моменты:
- Измеряйте длину стопы ребенка перед каждой покупкой
- Оставляйте припуск 10-15 мм к длине стопы
- Ширина обуви должна соответствовать полноте ноги
- Выбирайте обувь с жестким задником для фиксации пятки
- Подошва должна быть гибкой, но не слишком мягкой
Размер обуви для детей определяется по длине стопы в миллиметрах. Вот приблизительная таблица соответствия возраста и размера обуви:
| Возраст | Длина стопы (мм) | Размер обуви |
|---|---|---|
| До 1 года | До 125 | 16-19 |
| 1-2 года | 125-137 | 19-22 |
| 2-3 года | 137-150 | 22-24 |
| 3-4 года | 150-162 | 24-26 |
| 4-5 лет | 162-175 | 26-28 |
Как часто нужно проверять размер одежды и обуви у ребенка
Регулярная проверка размеров одежды и обуви очень важна для растущего ребенка. Как часто это нужно делать?
- В первый год жизни — каждые 2-3 месяца
- От 1 до 3 лет — каждые 3-4 месяца
- От 3 до 7 лет — каждые полгода
- Школьники — 1-2 раза в год
Обувь требует более частой проверки, особенно у малышей. В первые 3 года жизни стопа ребенка растет очень быстро, поэтому измерять ее нужно каждые 2-3 месяца.
Регулярная проверка и своевременное обновление гардероба поможет обеспечить ребенку комфорт и свободу движений. А это важно для правильного физического развития малыша.