Как понять что у ребенка болит горло
Родители должны быть очень наблюдательными и проявлять постоянное внимание к детям. Младенец не может сообщить о причине недомогания, не всякий трехлетка способен понять, что на самом деле его беспокоит. Как узнать, что у ребенка болит горло? Лучший вариант – консультация у педиатра. Сотрудники интернет-магазина «Дочки-сыночки» порекомендуют лучшие образцы ингаляторов, которые помогают справиться со многими заболеваниями носоглотки.
Как определить, что у ребенка болит горло?
До 6 месяцев новорожденный только учится понимать свое тело, его простейшие сигналы, поэтому источник внезапной внутренней боли для него остается тайной за семью печатями. Годовалый малыш уже может осознать, где неприятно, но не всегда способен объяснить, что именно его беспокоит. Только после двух лет дети (не все, но многие) могут показать пальчиком место, где у них болит.
Родителям следует усилить внимательность, если малыш стал вялым и капризным. Необычное поведение, которое не проходит после сна и еды, означает, что младенец заболел. Как узнать, по каким признакам понять, болит ли у ребенка горло? Педиатры называют ряд таких показателей:
- грудничок плохо сосет, иногда отрывается от груди, плачет;
- малыш голоден, но отказывается есть;
- предпочитает жидкую еду, от твердых кусочков любимых блюд отказывается совсем;
- часто сглатывает;
- может быть характерный слабый запах изо рта;
- звонкий, лающий кашель;
- если младенец уже разговаривает или гулит, может быть охрипший голос;
- затрудненное дыхание (чаще всего приступы случаются ночами).
Важно!
Если вы слышите, что малыш плохо дышит – не ждите, когда ситуация изменится в лучшую или худшую сторону, немедленно вызывайте неотложку. У детей все внутренние процессы протекают быстрее, чем у взрослых, поэтому ситуация с развитием болезни меняется стремительно.
Особенности лечения
Для большей уверенности, что проблема именно в горле, можно взять ложечку и, надавив легонько на корень языка, произвести осмотр. В норме зев должен быть бледно-розового цвета без красных прожилок, прыщиков и белого налета. Если горло красное полностью или пятнами с налетом, нужно вызвать врача. Опытный педиатр сразу определит, какое именно воспаление горла у вашего малыша: вирусное, простудное, аллергическое, ангина (которая обычно требует лечения антибиотиками во избежание тяжелых осложнений) или это сопутствующий симптом при прорезывании зубов. В соответствии с выводами доктор назначит лечение.
Спреи для горла деткам до 4-х лет применять запрещается – они могут вызвать отек гортани, сильные аллергические реакции, а таблетки малыши рассасывать не умеют. Поэтому маленьким пациентам часто прописывают ингаляции, особенно, если у детей трудности с дыханием. При ингаляции лекарство проникает глубоко, действует быстрее, лечение проходит интенсивнее. Современные небулайзеры сделают этот процесс приятным. Ингалятор B.Well, изготовленный в виде разноцветного паровозика, обязательно понравится малышу, а с забавными игрушками-зверушками на масках небулайзера Omron NE-C24 Kids не страшны никакие лечебные процедуры.
Выводы
Малыш не всегда скажет, где болит, но опытные родители могут догадаться о возникших проблемах. Помните, в любой непонятной ситуации нужно обращаться к врачу. Иногда промедление может вызвать серьезные осложнения и проблемы со здоровьем. Для успешного лечения заболеваний горла и ОРВИ используйте современные небулайзеры з оригинальным дизайном. Такие процедуры дети переносят легко и весело.
Красное горло у ребенка
Красное горло у ребенка – это признак ангины и ОРВИ (острой респираторной вирусной инфекции), а еще, воспаления миндалин (тонзиллита), кори, фарингита (воспаления глотки), скарлатины. Вызвать покраснение может и обычный глоток холодного воздуха в разгоряченном состоянии, и долгое пребывание в прокуренных или загазованных местах.
Воспаление глотки (фарингит) и миндалин (тонзиллит) могут спровоцировать разнообразные возбудители – бактерии, вирусы или грибки, и определить точную причину происходящего может только специалист. Лечить ребенка по своему усмотрению небезопасно, поскольку риск развития осложнений в этом случае серьезно повышается.
В начале любого заболевания, или хотя бы при малейшем подозрении на него, очень важно проконсультироваться с врачом, ведь детальный осмотр и назначение необходимых анализов – это половина успеха лечения. Стоит всегда помнить еще и о том, что специалист-отоларинголог, в отличие от родителей, сможет, к примеру, отличить ангину от вирусной инфекции, и, если первую лечат антибиотиками, то во втором случае они бесполезны, и их применение приведет к опасной потере времени.
Если покраснение горла у ребенка сочетается с насморком, можно предположить, что у него началась вирусная инфекция. В этом случае нужно почаще поить малыша водой, или не очень сладким компотом. В комнате, где он находится, не должно быть жарко. Полезно включить увлажнитель воздуха, ребенку будет легче дышать.
Затем нужно вызвать врача, который даст вам более подробные указания. В течение трех дней малышу должно стать легче: снизится температура, улучшится общее состояние. Если этого не произойдет, нужно снова обратиться к специалисту: значит, к вирусной инфекции присоединилась бактериальная.
Если горло у ребенка красное, ему больно глотать, а насморка нет – это признаки ангины. Если диагноз подтвердиться, врач назначит для терапии антибиотики. Стоит помнить, что эта болезнь протекает гораздо тяжелее чем обычное ОРВИ.
Обычно родители возлагают большие надежды на полоскание горла настоями трав и часто пользуются именно этим способом лечения. Важно понять, что такие усилия не принесут ощутимой пользы: чтобы шалфей или ромашка оказали свое противовоспалительное действие, заниматься полосканиями нужно почти непрерывно.
Красное горло у детей | Детская городская поликлиника № 32
Врач- отоларинголог Гончарова М.Г
Красное горло» – с этими жалобами родители нередко обращаются не только к отоларингологу, но и к педиатру. Что же такое красное горло, и в каких случаях это бывает? В любом случае красное горло подразумевает воспалительные изменения слизистой оболочки в глотке. При каких же заболеваниях это бывает? Самое частое заболевание, при котором возникает гиперемия слизистой оболочки глотки – это острый катаральный фарингит. При этом мы видим гиперемию слизистой оболочки задней стенки глотки, боковых стенок глотки, мягкого нёба. Такое состояние встречается очень часто при респираторных вирусных инфекциях, при гриппе, при детских инфекциях, таких как ветряная оспа, корь, краснуха. Покраснения задней стенки глотки может быть вызвано также обострениями заболевания желудочно-кишечного тракта, таких как дискинезия желчевыводящих путей, хронический гастродуоденит.
Ангина у детей
Но такое простое заболевания как острый фарингит нельзя путать с более тяжелым заболеванием, таким, как ангина, ведь именно ангиной принято называть красное горло. В отличие от острого фарингита, при ангине, помимо гиперемии задней стенки глотки, мы отмечаем гиперемию, фильтрацию, отёк, передних и задних нёбных дужек. Нёбные миндалины, которые располагаться на боковых поверхностях глотки, в этом случае увеличиваются в размерах, набухают, краснеют.
На разных стадиях ангины, на поверхности миндалин может появляться либо белесоватый налёт, либо в лакунах появляются гнойные отделения. Ангина в отличие от острого фарингита, это тяжёлое инфекционное заболевание, которое чаще всего протекает с повышением температуры, симптомами интоксикации.
При каких еще заболеваниях встречается симптом «красного горла»?
Кроме того, красное горло может быть при различных воспалительных заболеваниях слизистой оболочки полости рта, таких как стоматиты, или при прорезывании зубов у детей. В этом случае также как и при остром фарингите в процесс не вовлекаются передние и задние небные дужки и не вовлекаются миндалины.
Горло может быть красным и при отсутствии каких-либо острых изменений в глотке. Покраснение нёбных дужек или так называемая «застойная гиперемия небных дужек» может быть признаком хронического воспалительного процесса или признаком хронического тонзиллита. В этом случае мы видим застойную гиперемию передних и задних небных дужек, гипертрофию боковых валиков глотки вне какого-либо острого заболевания. В зависимости от симптоматики это состояние может не требовать лечения на момент осмотра.
Какие симптомы заметны родителям при покраснении горла у ребенка?
Теперь поговорим о том, как же ведет себя ребенок, и что же могут наблюдать родители в случае покраснения горла. Если родители заглядывают ребенку в горло и видят, что гиперемирована задняя стенка глотки, в этом случае очень важно учитывать общее состояние ребенка.
Если состояние ребенка хорошее, нет симптомов интоксикации, нет повышения температуры, он активно не жалуется на боли в горле, то это нетяжелое состояние может быть расценено либо как симптомы острого фарингита, которые требуют проведения симптоматической терапии, либо требуют лечения основного заболевания, такого как респираторная вирусная инфекция или какая-либо из детских инфекций.
В том случае, когда ребенок активно жалуется на боли в горле, при этом у него отмечается повышение температуры, симптомы общей интоксикации, это состояние необходимо дифференцировать с ангиной, и в этом случае ребенок обязательно требует консультации врача и проведения активного лечения, в том числе и (при необходимости) общей антибактериальной терапии.
Вопросы лечения. Что давать и когда давать при красном горле.
Что касается лечения и подхода родителей к проблеме красного горла, здесь очень важно обратить внимание на такие моменты, что красное горло – это симптом, ещё раз повторю, целого ряда заболеваний, и в некоторых случаях лечение только самого красного горла не приведёт к желаемому результату.
Поэтому активная самостоятельная местная терапия с использованием антисептиков, местных антибактериальных препаратов иногда даже солевых растворов, может привести к развитию дисбиоза глотки.
Дисбиоз глотки — нарушение нормальной микрофлоры в полости рта, которое, в свою очередь, ведет к снижению защитных функций самой слизистой оболочки в полости рта, и в этом случае она сама становится входными воротами для инфекции.
С другой стороны при самолечении быстро развивается адаптация патологических микроорганизмов к антисептикам или местным антибактериальным препаратам, что в дальнейшем может существенно осложнить лечение острых воспалительных заболеваний в глотке, когда это будет необходимо.
Поэтому, прежде чем использовать какой-либо лекарственный препарат для полоскания или орошения глотки, нужно очень четко определиться с целью этого лечения, потому что такое понятие как «лечение просто красного горла» недопустимо.
В некоторых случаях красное горло можно не лечить, и оно не требует никакого специального лечения, а проблема будет решена только путем лечения основного заболевания, которое привело к такому симптому, как красное горло.
Какие неудобства для родителей несет проблема красного горла?
Чем неудобна для родителей эта проблема? Прежде всего, чувством беспокойства, родителей тревожит сам факт того, что у ребенка красное горло.
Помните, очень важно всегда учитывать помимо того, что мы видим красное горло, ещё и общую клиническую симптоматику: есть ли при этом ещё какие-то симптомы заболеваний, насколько нарушено общее состояние ребенка, есть ли повышение температуры? И только в этом случае нужно как-то заниматься этой проблемой.
С другой стороны, красное горло может быть симптомом какого-то хронического заболевания в глотке, самые частые из которых — хронический тонзиллит или хронический фарингит, которые могут существовать как самостоятельные заболевания или же – в случае хронического фарингита — как симптом какого-либо заболевания в низлежащих отделах либо желудочно-кишечного тракта, либо нижних дыхательных путей. Поэтому если вы часто наблюдаете у своего ребенка красное горло, то в этом случае необходимо проконсультироваться с педиатром, а лучше с отоларингологом, потому что именно с ним вы сможете четко определить, с чем связана данная патология. Отоларинголог сможет научить вас дифференцировать такое нетяжелое заболевание, как острый фарингит, который является симптомом респираторной инфекции, от более тяжелого состояния, а также исключить хроническое заболевание в небных миндалинах задней стенки глотки.
Поход к отоларингологу – идеальное решение
Ещё раз повторю, какое же решение будет самым логичным, если вы часто наблюдаете у своего ребенка красное горло? Эту проблему нужно обсудить с отоларингологом, который проанализирует заболевания, которыми ребенок болел, проанализирует объективную картину, при необходимости может исследовать микрофлору в полости рта, на задней стенке глотки, в лагунах миндалин. И только тогда можно будет прийти к какому-то правильному заключению, исходя из которого будет подобрано лечение или подобрана динамика наблюдений, т.е. будет сформулирована определенная концепция, по которой этот ребенок будет наблюдаться или лечиться.
Связан ли эффект «красного горла» с функцией дыхания?
Как может быть связано красное горло и нарушение функций дыхания? В общем-то, это две довольно связанные между собой проблемы хотя бы потому, что когда у ребенка нарушается функция дыхания, ребенок переходит на дыхание ртом. Дыхание ртом не является физиологичным: ребенок дышит ртом, при этом вдыхаемый воздух недостаточным образом согревается, увлажняется, и любом случае это приведет к тем или иным изменениям, а потом и воспалительным изменениям слизистой оболочки, в первую очередь, задней стенки глотки. Это как раз и будет проявляться в виде гиперемии или покраснения слизистой оболочки задней стенки глотки.
Если говорить о том, как быстро можно справиться с этой проблемой, то однозначно ответить на этот вопрос невозможно, здесь очень много зависит от причины, по которой появилась красное горло. Поэтому, здесь довольно сложно дать какие-либо рекомендации, все зависит от состояния, которое привело к покраснению горла.
Красное горло у ребенка
- Подробности
Опубликовано 01 Июль 2016
Просмотров: 25444
Врач-пульмонолог (заведующий отделением) УЗ «ГОДКБ», главный внештатный специалист управления здравоохранения Гродненского областного исполнительного комитета по пульмонологии Марушко И.В.
Красное горло у ребенка. Куда бежать и что делать?
Многие, наверно знают: зачастую для того, чтобы оценить статус иммунитета вашего ребенка нужно просто посмотреть его горло. Красное горло у ребенка – звоночек, который не стоит игнорировать, а нужно знать, как бороться с этой напастью.
Как посмотреть горло у ребенка?
Для этого вам понадобится тщательно вымытая чайная ложка. Станьте напротив окна, попросите ребенка широко открыть рот и аккуратно надавите ручкой ложки на язык. Не просовывайте его сильно вглубь, это может вызвать рвотный рефлекс.
Причины и тактика лечения.
Красное горло и повышенная температура могут быть связаны как с вирусной, так и с бактериальной инфекцией. Для определения тактики лечения это необходимо точно установить, ибо одни препараты могут помочь, а иные будут совершенно бесполезными. Подбирать лекарственные препараты для детей нелегко, так как многие из средств, которые с успехом применяют взрослые, противопоказаны малышам, или не обладают всеми необходимыми свойствами. В большинстве случаев при заболеваниях горла возникает эрозивное поражение слизистой оболочки ротоглотки и появление дефектов эпителия. Чем быстрее будут устранены эти дефекты, тем быстрее исчезнут неприятные симптомы и наступит выздоровление. Обычные препараты не способны восстановить нарушенную целостность слизистых оболочек ротоглотки. При ОРВИ антибиотики будут абсолютно бесполезными. При вирусной инфекции необходимо применять противовирусное и иммуномодулирующее лечение. Также нужно облегчить симптоматику. Для снижения температуры можно дать жаропонижающие средства и восстановить водно-электролитный баланс. Если температура очень высокая (выше тридцати восьми), то сбивать ее нужно обязательно. Однако температура до тридцати восьми свидетельствует о борьбе организма с инфекцией, помимо этого вырабатывается собственный интерферон. При употреблении всех лекарственных средств стоит помнить, что некоторые способны вызвать аллергические реакции. При этом помимо жаропонижающих средств рекомендуют сделать самую простую манипуляцию – открыть балкон (но чтобы не было сквозняка), а малыша оставить в относительно легкой одежде (не кутать ни в коем случае). В этой ситуации сработают элементарные законы физики, и тело начнет отдавать тепло в среду. Тем самым понижение температуры пойдет значительно быстрее. Не стоит следовать бабушкиным методам и укладывать ребенка под теплое одеяло. Такая ситуация лишь приведет к сохранению тепла, но никак ни к его отдаче. Если ребенок жалуется на сильную гипертермию в одной области, то можно обернуть в полотенце емкость с холодной водой и приложить к телу. Для сохранения оптимального водного баланса ребенка нужно чаще поить, поскольку при высокой температуре организм испытывает обезвоживание – жидкость выходит с потом. Лучше всего, если это будут компоты, чаи с лекарственными травами, соки, морсы, кисели. Для лечения красного горла, вызванного вирусной инфекцией, стоит предпочтение отдать орошениям и полосканиям. Можно полоскать горло отварами лекарственных трав – ромашкой, шалфеем, эвкалиптом, календулой, мать-и-мачехой, но только после консультации с врачем. Весьма эффективное средство – раствор соды, соли и йода. Полоскать горло таким раствором нужно каждые полчаса. Если ребенок слишком мал и не умеет полоскать горло или попросту противится, то можно дать сосательные таблетки – они сладкие на вкус и хорошо смягчают горло, устраняя красноту. Если установлен диагноз ангина, то срочно обратитесь к врачу. Не откладывайте лечение ангины, так как это заболевание может привести к тяжелым осложнениям. Более старшим детям можно смазывать горло маслами (эвкалиптовым или облепиховым), раствором Люголя, Хлорофилиптом, Йодинолом. Не стоит забывать, что маслами нужно пользоваться только при отсутствии аллергических проявлений у ребенка на эти масла. Если красное горло у ребенка по причине бактериальной инфекции, то здесь ситуация может свидетельствовать о начинающейся ангине. Обычно процесс нарастает довольно быстро, на миндалинах появляется налет серо-белых бляшек, температура поднимается, но без насморка и кашля. Это типичное начало ангины. В этом случае ребенка нужно показать врачу, чтобы начать курс лечения антибиотиками.
Даже после моей статьи не прибегайте к самолечению, в любом случае сразу обратитесь к врачу.
как понять, что оно болит, чем лечить ребенка?
Здоровье грудничка очень хрупкое, однако именно в этот период организм начинает вырабатывать иммунитет к самым распространенным заболеваниям. Среди них выделяются вирусные и бактериальные инфекции, которые чаще всего сопровождаются покраснением горла. Так как иммунитет должен привыкнуть к борьбе с возбудителями, многие болезни не лечатся медикаментами. Что, конечно же, очень смущает родителей. Какие же пути лечения грудничков можно избрать?
Горло красное и болит – это частое сопровождение при простуде. Если болезнь застала грудничка, необходимо срочно заняться его лечениемКак осматривать горло у грудничка и поставить диагноз?
Красное горло у грудничка может говорить о разных проблемах. В первую очередь необходимо оценить характер покраснения. Следует посмотреть горло, ведь подтвердить наличие болезни может даже человек без медицинского образования (рекомендуем прочитать: как правильно посмотреть горло у ребенка в домашних условиях?). Здоровое горло и у взрослого, и у ребенка будет нежно-розового цвета. Покраснение слизистой или хотя бы легкое изменение цвета свидетельствуют о том, что ребенку если не больно, то неприятно, и заболевание нужно лечить.
Больной новорожденный плохо спит и меньше ест. Учащается глотание. Малыш чаще плачет, сильнее и пронзительнее, чем обычно, и успокаивается лишь при кормлении. Чтобы проверить горло, необходимо вооружиться смотровой палочкой или столовым прибором с плоской ручкой. В противном случае ничего увидеть не получится, ведь ребенок закроет слизистую языком.
Иногда можно понять характер болезни и лечить ребенка дома, но ряд симптомов требует немедленного вызова врача:
- отказ от груди, когда горло болит настолько, что ребенок не может есть;
- на слизистой или миндалинах очень много налета;
- ребенок давится сильным кашлем;
- прослушиваются сильные хрипы в легких;
- вслед за горлом начинают болеть руки, поясница, ноги;
- симптомы не слабеют в течение недели.
Боль в спине и ногах говорит о сильной интоксикации организма, а хрипы могут предупреждать о пневмонии. Консультация врача будет уместна даже при легких симптомах простуды. Грудного ребенка все же лучше сразу госпитализировать.
Как лечить воспаленное горло у младенца?
Молодые родители должны помнить, что вирусная инфекция сопровождается насморком, красным воспаленным горлом и температурой, а бактериальная инфекция обычно поражает только горло. ОРВИ вполне можно вылечить в домашних условиях, а вот бактериальные инфекции (в частности, ангина) чаще всего требуют консультации врача и госпитализации.
Вирусная инфекция, как правило, подавляется медикаментами, но главное лекарство – иммунитет. Организм вырабатывает белок (интерферон) и борется сам. Какие-либо вспомогательные лекарства для младенца до 1 месяца могут назначаться только врачом и лишь при острых симптомах. При легких формах бактериальной инфекции достаточно создать комфортные условиях для ребенка.
Когда покраснение горла сопровождается насморком, первое, что следует сделать – прочистить нос. Эта мера позволит устранить микробы, предотвратить их размножение. Убирать нужно не только густые, но и сухие скопления. Лечить воспаление у грудного ребенка спреями нельзя, поэтому вливать раствор нужно пипеткой.
Насморк – это первое, что необходимо лечить при простуде грудничка, так как при заложенном носе лечение горла будет затруднительнымВоздух в спальне должен быть средней температуры от 18 до 20ºС и влажным в пределах 50-70%. Увлажнять воздух можно пульверизатором, развесить влажные полотенца, мыть пол. В холодное время добиться увлажнения воздуха открытым окном нельзя. Холодный воздух с улицы только высушит комнатный. Зимой влажность регулируется температурой батареи.
Вызывать потение теплой одеждой не рекомендуется. Лучшее лекарство от инфекции – вода. Необходимо давать новорожденному теплую воду и отвары. Младенцам подходит отвар изюма. Компот и чай рекомендованы детям постарше. Жидкость увлажняет пересыхающую слизистую, снимает болезненные ощущения.
Прекращать грудное вскармливание нет нужды, даже если малыш проявляет меньше энтузиазма, чем обычно. При этом нельзя его заставлять. Потеря веса при болезни вполне естественна, и будет восполнена через несколько дней после выздоровления. Успокоить ребенка поможет прикладывание к груди. Мамино присутствие само по себе лечебное.
Больным деткам в период лечения особенно нужно полезное питание, поэтому кормление грудью прекращать не стоитРекомендации по медикаментам
Лечить красное горло у младенца до 1 месяца можно лишь ограниченным количеством медикаментов. При сильных болях можно растолочь Парацетамол или Ибупрофен и давать ребенку в небольших количествах. Можно смазать пустышку сиропом или раствором, разбавленным водой (Хлорофиллипт, Люголь или Мирамистин). Разрешается поить малыша ромашковым чаем (0,5 чайной ложки с теплой водой).
Бактериальные инфекции сопровождаются более сложными симптомами и чаще приводят к осложнениям. Могут понадобится антибиотики, которые принимаются лишь под наблюдением врача (цефтриаксон).
Лечим красное горло у ребенка 1-6 месяцев
Комфортные, влажные и прохладные условия – помощь больному в любом возрасте. От сухого воздуха пересыхает слизь, и микробы распространяются быстрее. В правильных условиях и при надлежащем уходе болезнь отступает на 3-5 день. Красное горло, чему причиной стала вирусная инфекция, лечить не нужно по той причине, что нет медикаментов, которые бы воздействовали на вирус. Достаточно облегчить симптомы и ждать выздоровления. Организм сам борется, а сбивая легкую температуру или отравляя малыша химией, родители делают только хуже.
В комнате должны быть созданы комфортные условия для ребенка. Если нет возможности и позволяют средства, приобретите увлажнитель воздухаОсложнения возникают не потому, что детей не поят лекарствами, а из-за неправильного ухода. Сухой воздух заставляет дышать ртом, слизь из носа попадает в легкие и вызывает воспаление. Без теплого питья слизистая пересыхает и болит сильнее. Растирания спиртом и уксусом, а также компрессы и перегревания горла запрещены!
Промывание носа малыша от 4 месяцев можно делать физраствором и средствами на основе морской воды. Закапывать нужно пипеткой. Есть растворы в специальных флаконах, которые не повредят малышу, в отличии от аэрозолей.
Рекомендации по медикаментам для этого возраста
Смазывать горло можно противомикробными средствами:
Антисептические средства для воспаленного горла малышей 3-6 месяцев:
- «Мирамистин»,
- «Тантум Верде».
При высокой температуре назначают жаропонижающие на основе парацетамола :
- суспензия «Панадол»,
- свечи «Цефекон Д» однократно,
- сироп «Парацетамол».
При бактериальной инфекции, которая вызвала покраснение, нужны антибиотики:
При стоматите помогает детский гель «Камистад».
Способы лечения красного горла у малыша 6-10 месяцев
В этом возрасте детям с красным горлом, помимо всех вышеперечисленных мер облегчения симптомов, прописывают лекарства для укрепления иммунитета. Это в первую очередь Виферон и его аналоги. Воспаленное горло необходимо смазывать антисептиками (тем же Мирамистином или Йодинолом). Это делается с помощью маминого пальчика и бинта (марли). Если ребенок очень плохо реагирует на такую процедуру, можно использовать спрей, но брызгать только на щеку и очень аккуратно. Нельзя направлять струю в горло или на миндалины.
Ромашковый чай полезен при простуде и больном горле, но пить его можно ребенку старше 6 месяцевПосле 6 месяцев можно пить ромашковый чай. Прописанные врачом таблетки необходимо измельчать и следить, чтобы малыш не подавился. Если воспалению сопутствует кашель, можно давать ребенку сиропы на растительной основе. В случае назначения 9-ти месячному малышу ингаляций, их делают минеральной водой или добавляют муколитики.
Горячая вода с малиновым вареньем, даже в малых его количествах, заставляет детей потеть и терять тепло. Прежде, чем поить грудничка 8-10 месяцев таким напитком, необходимо прежде напоить его обычной водой.
Рекомендации по выбору лекарств
Снизить температуру и ослабить болевые ощущения поможет:
- суспензия «Нурофен для детей»,
- сироп из корня солодки.
Среди антибиотиков для этого возраста выделяют:
- “Суммамед”,
- “Супракс”.
Можно использовать свечи «Цефекон Д» для понижения температуры и подавления инфекции. Боль в горле можно ослабить растолченным Лисобактом или Тонзилотреном. От кашля – сироп «Бронхикум».
Лекарства в таблетках необходимо растолочь и размешать с водой. В этом случае ребенок легко проглотит препарат, не раздражая больное горлышкоКак не навредить ребенку лечением?
Чтобы болезнь прошла быстрее, необходимо обеспечить больному комфортный постельный режим в проветриваемой комнате. За малышом нужно следить внимательнее, ограничивать активность, избегать подвижных игр. Следует регулировать питание. Многие вирусные заболевания, особенно воспаление горла, не приемлют переедания. Нельзя насильно заставлять кушать больных любого возраста. Нужно исключить раздражающую пищу. Взрослые не должны курить рядом с детьми. Пассивное курение негативно влияет на воспаленное горло.
Лечение должно быть полноценным и регулярным. Нельзя прерывать курс антибиотиков, даже если малыш чувствует себя лучше. После такого курса необходимо принимать прибиотики. Полоскать горло следует столько раз и в таком количестве, как посоветует врач. Крайне важно не организовывать физиопроцедуры (компрессы, ингаляция, полоскание ног в горячей воде) при высокой температуре. Ребенка нужно накрыть одеялом, не перегревать, наладить приток свежего воздуха.
Начиная принимать какой-то новый препарат, следует использовать половину дозы, чтобы проверить реакцию (особенно важно с аллергиками). Если в течение 3-7 дней состояние не улучшится, необходимо вызвать врача. Лечение в стационаре нужно грудничкам и малышам до 2-х лет при ангине и другой инфекции, которая сопровождается высокой температурой. Абсцессы и флегмоны, симптомы интоксикации, не сбиваемая температура, судороги и вялость требуют немедленной госпитализации.
Врач-педиатр 2 категории, аллерголог-иммунолог, окончила БГМУ Федерального агентства по здравоохранению и социальному развитию. Подробнее »Поделитесь с друьями!
Как лечить горло у грудничка: 8 правил для родителей
Как лечить горло у грудничка: 8 правил для родителей
Чем можно лечить горло младенцу? Как лечить горло у грудничка? Kolobok.ua ответит на эти и многие другие вопросы.
В первую очередь, нужно помнить о том, что нет никакого универсального способа вылечить больное горло, так как это всего лишь симптом, который сигнализирует о наличии какой-либо инфекции или заболевания.
В первые месяцы жизни здоровье грудничка очень хрупкое и в этот период родителям достаточно тяжело понять, что же так тревожит их малыша. К большому сожалению, грудной ребенок не может объяснить своего беспокойства, а родителям проблематично сразу же распознать причину капризного поведения малыша.
Читайте такжеЧто делать, если не получается сбить высокую температуру: доктор КомаровскийС самого рождения организм грудничка начинает вырабатывать иммунитет к самым различным вирусным и бактериальным заболеваниям, которые в большинстве случаев сопровождаются такими симптомами, как насморк и покраснение горла.
С насморком справиться намного проще, нежели с проблемой воспаленного горла, ведь кроха совершенно не умеет рассасывать лечебные леденцы и самостоятельно полоскать рот. Поэтому при обнаружении данного недуга следует экстренно обратиться к врачу, а ни в коем случае не заниматься самолечением.
Причины возникновения боли в горле у грудничков.
- переохлаждение;
- вирусные и бактериальные инфекции – такие, как ангина, дифтерия и скарлатина;
- прорезывание зубов;
- аллергические реакции;
- ринит, а именно слизь, которая имеет свойство спускаться вниз по стенкам горла, тем самым способствуя размножению микробов и бактерий;
- простуда и ОРВИ.
Первым тревожным сигналом может стать общее подавленное и вялое состояние ребенка, которое сопровождается капризностью, плохим настроением и даже отказом от груди.
Симптомы воспаленного горла
- нарушение привычного режима – малыш становится очень беспокойным, плохо спит и часто просыпается;
- отказ от еды – голодный ребенок с жадностью хватает грудь и сразу же с истерикой ее выплевывает;
- повышенное слюноотделение и потоотделение;
- появление хрипов, а так же утяжеленное дыхание;
- высокая температура;
- белый налет, отечность и краснота на слизистых оболочках горла и миндалинах, увеличение лимфоузлов;
- диарея и рвота.
Очень важно — при появлении, каких либо выше перечисленных симптомов, родителям следует осмотреть малыша и тщательно проверить его горло.
Осмотр следует проводить
- чистыми руками, с помощью медицинского шпателя или же чайной ложки;
- когда ребенок находится в расслабленном состоянии – ни в коем случае нельзя его осматривать через силу, дабы не поранить малыша;
- аккуратно — легким движением руки слегка прижать край языка и быстро заглянуть в горло ребенку;
При обнаружении покраснений, отечности, белого налета на миндалинах или же языке необходимо сразу же обратиться к детскому педиатру. А уже врач назначит грудничку необходимое лечение и должный уход.
Лечение горла у грудничков
Самое лучшее лекарство для крохи – это материнское молоко – частое прикладывание к груди поможет справиться малышу с недугом намного быстрее, нежели лекарства.
В первую очередь нужно контролировать слизистые выделения из носа – промывать соленым раствором, как жидкие, так и сухие скопления.
Читайте такжеЗолотистый стафилококк у грудничка: о чем важно знать родителямДавать малышу постоянно теплое питье.
Проветривать на постоянной основе помещение, а так же увлажнять воздух в комнате.
При прорезывании зубов, помимо горла, грудничка зачастую беспокоят напухшие десна, которые следует смазывать специальными мазями и гелями, обладающими обезболивающим и охлаждающим эффектом.
Используются противовирусные препараты в свечах, каплях или же сиропе, но только по назначению детского педиатра.
Так же применяют пастилки для рассасывания, предварительно растирающиеся в порошок, которым после этого со всех сторон обсыпается пустышка. Дают такие лекарства ребенку только с разрешения педиатра.
Среди народных средств, применяют теплые компрессы и травы для ингаляций.
Безоговорочно, при первых признаках болезни необходимо сразу же обратиться к специалисту, так как риск опускания инфекционного заболевания от верхних отделов дыхания к нижним, намного вероятен именно у грудных малышей, нежели у детей старшего возраста. Специалист качественно осмотрит грудного ребенка и выявит точную причину недуга, после чего выпишет должное лечение. Будьте здоровы!
Что делать, если ребенок жалуется на боль в горле? Доктор Комаровский в видео-сюжерассказывает, когда можно помочь полосканием, а когда следует срочно вызвать педиатра.
Читайте такжеСпасите наши носики: что делать, если насморк перешел в синусит?Также обязательно узнайте о том, как не допустить обезвоживания при диарее у грудничка
Почему у ребенка часто болит горло?
С наступлением осеннего сезона жалобы на боль в горле у детей учащаются. Это понятно, если ваш ребенок ходит в детский садик или школу, у него есть все шансы заболеть. Любящие родители должны быть готовы ко всему, в том числе и к заболеваниям горла, должны научиться распознавать воспаленное горло. Распознать больное горло у подросшего ребенка, способного пожаловаться на боль в горле — просто. У малышей самым главным симптомом боли в горле является отказ от пищи, нередко, и от питья.
Боль в горле беспокоит детей очень часто — как следствие возни в холодной воде, гордом вышагивании по лужам, переменчивой весенней и осенней погоды и т.д.
Существует несколько причин, почему у ребенка болит горло, и каждая из них по-своему неприятна и требует особого подхода. И прежде чем начать лечение, необходимо все-таки выяснить, что же послужило причиной заболевания — бактерии, вирусы или аллергическая реакция? Чаще всего оказывается, что это банальная простуда или ОРВИ. Дети имеют предрасположенность к вирусным инфекциям в силу несовершенства иммунной системы, поэтому эпизоды ОРВИ повторяются у некоторых детей по нескольку раз в год. И одним из симптомов респираторных заболеваний, простуды, гриппа, является боль в горле у ребенка.
Маленькие дети чаще всего простужаются в холодное время года, т.к. дышат они ртом. Это с возрастом дети учатся дышать носом, чтобы холодный воздух успевал прогреваться, доходя до гортани. Малыши грудного и ясельного возраста совсем не закалены, и любое переохлаждение вызовет у многих из них простуду. Далеко не последней причиной переохлаждения является, как ни странно перегревание (избыточное укутывание ребенка). Вы слишком тепло укутываете малыша, он потеет, и влага замерзает, все это накладывается на холодную погоду или прохладный ветер, и малыш снова простужается. Вот почему может часто болеть горло у ребенка.
Кроме вирусной причины может быть также и бактериальная инфекция, поразившая слизистую горла и аденоиды во время резкого переохлаждения. Так бывает если ребенок, распарившись после игр, глотнет ледяную воду — слизистая горла, обладающая защитными свойствами на время теряет свои способности обороняться от инфекций, а они, как известно, находятся в небольшом количестве в ротовой полости всегда, особенно если у ребенка есть кариес. Бактерии проникают в слизистую, и, размножаясь там, вызывают воспалительный процесс в горле.
Из-за отсутствия вакцинации у большинства детей, на сегодняшний день, дифтерия, стала не таким уж и редким явлением, как в прошлые десятилетия. Причиной возникновения этого заболевания является инфекция, а именно коринебактериальная палочка, которая при попадании на слизистую выделяет экзотоксин вызывающий омертвение клеток, а так же общее действие на все системы и органы организма. Самая распространенная форма заболевания – дифтерия зева. Симптомы могут быть следующие — резко поднимается температура до 38-39 градусов, горло болит, но не красное, при попадании бактерии на миндалины, лимфатическая ткань выделяет особое вещество, покрывающее сероватой фибринозной пленкой слизистую. Такая же пленка может появиться и в носу при заражении носоглотки. Становится очень тяжело дышать, у ребенка хрипы в горле — причина в сужении просвета в горле. Опасность дифтерии в том, что в любой момент может развиться круп и ребенок задыхается, кроме того токсин негативно влияет на сердечную мышцу, вызывая тахикардию. Лечение ребенка с дифтерией проводиться в больнице под строгим карантином.
Так же горло у ребенка может быть постоянно красное при аллергических реакциях на табачный дым, если в доме есть курильщики, а так же на пыль, химические испарения. При этом наблюдается красное горло, но не болит, а вызывает першение или чувство жжения. Отличить аллергию от инфекционного заболевания можно при отсутствии других симптомов заболевания, таких как интоксикация, головокружение, повышенная температура тела. При устранении аллергена ситуация улучшается.
Однако, не стоит забывать, что многие заболевания (например, ангина или ларингит) могут вызываться как жизнедеятельностью бактерий, так и вирусов — поэтому не ставьте диагноз и не назначайте лечение своего ребенка самостоятельно — этим должен заниматься врач! Если у ребенка болит горло, то в первую очередь необходимо понять причину заболевания — ведь если бактериальное воспаление горла вполне успешно лечится антибиотиками, то прием подобных препаратов при вирусной инфекции бесполезен. Поэтому — в целях безопасности своего малыша — самостоятельному лечению стоит предпочесть визит к врачу и следование его рекомендациям.
Как помочь ребенку снять болевые ощущения в горле, до получения конкретных рекомендаций врача? Попробуем разобраться…
Уход за больным ребенком предполагает соблюдение постельного режима (при наличии температуры), а так же диета и особый питьевой режим. Комнату, в которой находится больной ребенок, нужно проветривать, а воздух увлажнять, поскольку сухой и горячий воздух высушивают слизистую, что приводит к снижению ее защитной функции, а так же усиливает першение в горле.
Часто (при болезненных ощущениях в горле) ребенок отказывается от приема пищи, не нужно заставлять его. Наоборот, обеспечьте ему щадящее питание, которое не будет раздражать слизистую горла; стоит отказаться от кислой, острой, соленой, пряной пищи. Нельзя употреблять горячую и холодную пищу. Ребенку разрешается употреблять перетертый суп, картофельное или фруктовое пюре, каши, приготовленные на молоке, воде. Йогурты, кефиры, теплое молоко разрешается. Рекомендуется как можно больше пить, так можно быстрее побороть интоксикацию, которая развивается на фоне течения инфекционного процесса. Часто болезненные ощущения в горле у ребенка сопровождаются высокой температурой тела, она приводит к учащенному дыханию. Для облегчения вышеописанных симптомов и снятия интоксикации рекомендуется увеличить количество жидкости, потребляемой ребенком в сутки. С помощью жидкости организм будет быстро очищаться от вредных веществ. А с помощью теплого питья можно улучшить кровообращение в горле, что также ускоряет процесс выведения инфекции из очага воспаления.
Усиленный питьевой режим подразумевает прием большого количества жидкости в любом виде (чаи, морсы, компоты и т.д.). Но есть ряд напитков, которые еще и помогут снять болевые ощущения в горле у ребенка.
Болевые ощущения в горле снимает: Чай с ромашкой. Чай с липой (кроме того, липа имеет антисептическое и противовоспалительное воздействием на организм, это одно из лучших жаропонижающих, потогонных средств). Отвар с листьями малины, смородины, чай с малиной, со смородиной (они снимают воспаление, сбивают высокую температуру тела). Отвар шиповника не только уменьшает боль у ребенка, он также насыщает организм витамином С, стимулирует иммунную систему. Мята (в любом виде (отвары, чаи, в составе спреев для горла и др.)) успокаивает боль и расслабляет мышцы горла.
Если покраснело горло — лучше всего начать с полоскания. Это один из действенных методов лечения. Рекомендуются эти процедуры после 3 лет, в раннем возрасте большинство детей просто не умеют полоскать горло. Если ребенок не аллергик можно использовать календулу, шалфей, отвар ромашки, эвкалипт, ротокан, хлорофиллипт, сода, фурациллин и др. Самый доступный способ — содовый и солевые растворы (раствор: 1 чайная ложка соли, 1 чайная ложка соды и капля йода на стакан воды и др.). Также в домашних условиях часто рекомендуют полоскать фурациллином, для этого растворяется таблетка в теплой воде. Для ребенка достаточно будет одной таблетки. В последнее время пользуется популярностью Мирамистин, продается он во флаконах, жидкость не имеет вкуса, запаха, снимает воспаление, активно борется с бактериями, вирусами. С помощью ее можно излечить разные заболевания полости рта и горла. Является безопасным для детей. Полоскать горло нужно как можно чаще (до 6-7 раз в день), после ничего не есть, не пить 30-40 минут. При покраснении горла очень важна гигиена полости рта. Если хотите быстрее вылечится, не создавайте среду для роста различных микробов. Поэтому, обязательно проследите, чтобы ребенок почистил зубы. После каждого приема пищи желательно прополоскать горло, любым из подходящих растворов.
Если подобные занятия ребенку совсем не нравятся или у него плохо получается полоскать горло – не стоит заставлять кроху. Есть другие способы лечения — аэрозоли для местного применения с обезболивающим и антисептическим действием. Пользуется популярностью Тантум-верде, с помощью его можно остановить воспалительный процесс, избавить ребенка от боли, уничтожить патогенную микрофлору. Используют его как спрей детям с 3 лет. Некоторые педиатры назначают его и другие спреи с полугода, это нужно делать с особой осторожностью. Опасность тут заключается в возможности рефлекторного спазма гортани на сам момент впрыскивания, вдыхания струи аэрозоля малышом. Прыскать можно не в горло, а на щеки, десны, ребенок сам размажет языком по горлу, сглотнет часть лекарства. С 3 лет можно использовать противовоспалительные, антимикробные спреи — Гексорал, Ингалипт, Биопарокс и др. Следите за реакцией ребенка, чтобы избежать серьезной аллергической реакции.
Еще одним из способов уменьшения боли в горле являются ингаляции. Поскольку боль в горле может быть спровоцирована отеком, чрезмерной сухостью. Не нужно сажать ребенка над кипящей кастрюлей, эта процедура может привести к серьезным ожогам. Лучше использовать ультразвуковые, паровые ингаляторы, небулайзер. Применяют для ингаляции разные эфирные масла, минеральная вода, лекарственные препараты, все зависит от модели ингалятора. С помощью этого метода можно увлажнить слизистую оболочку, ребенку станет легче дышать, особенно ценны ингаляции, если, помимо болей в горле, ребенка беспокоит сухой кашель.
Следующий метод лечения — лечебные леденцы, пастилки и вкусные сосательные таблетки. Казалось бы, что это будет каждому ребенку по душе. Но нет, их нельзя использовать детям, которым не исполнилось 5 лет. Чтобы был эффект, необходимо их держать долгое время во рту. Маленькие детки часто ими давятся. Также помните о составе, часто в такие на первый взгляд безобидные леденцы, добавляют антисептические компоненты, антибиотики, их можно использовать только по назначению доктора. Пастилки для рассасывания на основе экстракта исландского мха, особенно полезны при ларингите, поскольку снимают напряжение с голосовых связок, имеют заживляющее действие. Леденцы, содержащие фенол, притупляют боль в горле, поскольку имеют легкий, обезболивающий эффект. В начальной стадии прекрасно подойдут леденцы с шалфеем, ромашкой, пастилки Бронхикум или Доктор Мом, приятны на вкус и достаточно эффективны — таблетки для сосания Фарингосепт и Фалиминт, Эфизол. Есть еще и Септефрил, Антиангин, Себидин, Хлорофилипт и др. Все высшее приведенные средства используются при разных заболеваниях горла, но дозировка для детей разного возраста отличается. Любые сосательные средства лучше употреблять между приемами пищи, их обязательно нужно держать на языке до полного растворения, не запивать — эффект от данных препаратов будет более ощутим и длителен.
И в конце хотелось бы повториться: никакие статьи в интернете не помогут вам лучше вашего педиатра!
Будьте здоровы!
Болезнь в горле у младенцев и детей ясельного возраста: симптомы, причины и лечение
Вы, вероятно, сможете определить, просто посмотрев на своего малыша, есть ли у нее заложенный нос или даже жар. Но обнаружить боль в горле бывает сложнее, особенно если ваш ребенок или малыш не могут описать, как он себя чувствует.
Беспокойство о том, что вы можете пропустить один из симптомов любимого человека, конечно, может нервировать. Хорошая новость заключается в том, что младенцы и малыши младше двух лет не жалуются на боль в горле.Это отчасти потому, что у них нет словарного запаса, чтобы объяснить свои симптомы, но также потому, что они, вероятно, не обладают осознанием своего тела, чтобы заметить небольшую царапину. (Уф.)
Так что, если вашему малышу кажется, что он чувствует себя неуютно, виноватым может быть другой симптом.
Тем не менее, стоит знать, когда боль в горле беспокоит вашего ребенка или маленького ребенка, чтобы вы могли сделать все возможное, чтобы успокоить ее — и знать, когда стоит позвонить ее педиатру. Вот некоторые признаки того, что у вашего ребенка может болеть горло, и что вы можете с этим поделать.
Как определить, что у вашего ребенка болит горло?
Из-за заложенности жидкости или кашля у вашего малыша также болит горло? Трудно сказать наверняка, когда ваш ребенок слишком мал, чтобы объяснить, что его беспокоит, поэтому вам придется немного поработать детективом.
Некоторые признаки того, что ваша любимая страдает от боли в горле, включают:
- Отказ от еды или питья, даже от продуктов, которые обычно являются любимыми
- Плач или кажущаяся боль при глотании
- Железы по бокам ее шеи выглядит или чувствуется опухшим
- Задняя часть ее горла выглядит красной или опухшей
- У нее белые пятна на горле или миндалинах (возможный признак стрептококковой ангины)
- Изо рта плохо пахнет
Что может вызвать боль в горле? младенцы?
Большинство, но не все, боли в горле вызваны основным заболеванием.Но в некоторых случаях они также могут быть вызваны факторами окружающей среды. Вот как определить, что, скорее всего, влияет на вашего малыша.
Простуда
На сегодняшний день они являются наиболее частой причиной боли и першения в горле у младенцев и детей ясельного возраста, а также могут вызывать насморк или заложенность носа, кашель и лихорадку.
Простуда, вызванная вирусом, представляет собой респираторное заболевание, которое нельзя лечить антибиотиками, если только оно не приводит к бактериальной инфекции. Никогда не давайте детям младше 4 лет лекарства от простуды, которые отпускаются без рецепта — простуда должна пройти самостоятельно, что обычно происходит в течение 10–14 дней.
Грипп
Как и обычная простуда, грипп является еще одним респираторным респираторным заболеванием, вызывающим боль в горле. Различия? Симптомы гриппа, как правило, более интенсивны и вызывают жар, озноб, сухой кашель, насморк или заложенность носа, усталость и иногда тошноту или рвоту.
Как простуда, от гриппа нет лекарства. Но в зависимости от возраста и симптомов вашего ребенка педиатр может порекомендовать безрецептурные жаропонижающие лекарства или противовирусные препараты, отпускаемые по рецепту.
Заболевание рук, ящура и рта
Заболевание рук, ящура — еще одно вирусное заболевание, которое часто встречается у маленьких детей, особенно летом и осенью. Одним из отличительных признаков является боль во рту и горле, которая вызвана образованием крошечных волдырей или язв, из-за которых глотание становится болезненным.
Другие общие симптомы включают жар, маленькие красные шишки или волдыри (особенно на руках, ногах, ягодицах и вокруг рта) и лихорадку.
Герпетическая ангина
Герпетическая ангина, вызванная тем же вирусом, что и болезнь рук, ног и рта, вызывает образование язвообразных язв во рту и горле (а также на ступнях, руках и ягодицах), которые также могут вызывать боль. как лихорадка и проблемы с глотанием.(Язвы обычно имеют бело-серый центр и красную кайму.)
Герпетическая ангина чаще всего встречается у детей в возрасте от 3 до 10 лет, но младенцы и дети ясельного возраста тоже могут заразиться ею.
Стрептококковая инфекция в горле
Бактериальная инфекция, стрептококковая инфекция, обычно проявляется болезненностью в горле и затрудненным глотанием, миндалинами, которые кажутся красными и покрытыми белыми точками или гноем, лихорадкой и опухшими железами. У некоторых детей также появляется красная сыпь на теле, похожая на наждачную бумагу, но такие симптомы, как кашель и насморк, встречаются реже.
Стрептококковая инфекция редко встречается у младенцев и детей ясельного возраста, но если ваш ребенок заболеет, его можно лечить антибиотиками.
Аллергия
Сезонная аллергия редко встречается у младенцев до 1 года, и у большинства детей аллергия не развивается до дошкольного возраста, хотя у некоторых симптомы могут появиться раньше. Некоторые из наиболее распространенных триггеров включают перхоть домашних животных, плесень, пыль, траву и пыльцу. Аллергия может вызвать насморк и постназальное выделение, что может привести к боли в горле. Зуд в глазах, чихание и заложенность носа — другие частые причины аллергии.
Если у вашего малыша аллергия, симптомы обостряются после контакта с аллергеном (например, выход на улицу в день с высоким содержанием пыльцы). Но имейте в виду, что аллергия редко встречается у младенцев и малышей — у большинства детей, страдающих аллергией, они не развиваются до дошкольного возраста.
Раздражители
Если вы когда-либо начинали кашлять после того, как были в задымленном или пыльном месте, вы знаете, что раздражители окружающей среды могут иногда вызывать чувство боли или царапания в горле.То же самое потенциально верно и для вашего малыша: загрязнение воздуха в помещении и на улице, а также дым и химические раздражители могут вызвать у нее боль в горле.
Это лишь одна из многих важных причин, по которым вам никогда не следует курить рядом с ребенком. или малыша, а также примите меры, чтобы воздух в ее помещении был как можно более чистым.
Домашние средства от боли в горле для младенцев и детей ясельного возраста
Если кажется, что боль в горле доставляет вашей любимой девушке дискомфорт или мешает ей (и вам) спать, у вас есть множество инструментов в вашем ящике для улучшения самочувствия.
Домашнее лечение ангины для младенцев и детей ясельного возраста:
- Включите увлажнитель воздуха с прохладным туманом в комнате вашего ребенка или малыша или проведите некоторое время в ванной с горячим душем на заднем плане, который может уменьшить сухость в горле .
- Отсосите слизь из носа с помощью назального аспиратора (сначала используйте назальный солевой раствор, чтобы разложить слизь), чтобы слизь не раздражала заднюю стенку глотки.
- Младенцам, которые перешли на твердую пищу, предложите небольшое количество воды.
Домашнее лечение ангины для детей от 1 года и старше:
- Предложите чайную ложку меда, который разжижает слизь и облегчает кашель. (Никогда не давайте мед детям младше 1 года — это не поможет при симптомах и может вызвать детский ботулизм.)
- Предлагайте теплые жидкости, такие как куриный бульон или разбавленный сок, или холодную пищу, например ледяное мороженое.
Домашнее лечение ангины для детей от 2 лет и старше:
- При болях в горле, вызванных кашлем, нанесите толстый слой ментоловой мази на грудь и шею ребенка.Никогда не используйте ментоловые протирки младенцам и детям младше 2 лет.
Когда следует обращаться за помощью при боли в горле у младенцев и детей ясельного возраста?
Если боль в горле у вашего малыша сопровождается лишь легкими симптомами простуды, позвоните педиатру, если симптомы ухудшатся или если боль в горле все еще беспокоит ее через день.
Другие, более выраженные симптомы могут потребовать более раннего звонка. Вам следует обратиться к врачу, если боль в горле сочетается с другими симптомами, такими как:
- Лихорадка
- Боль в животе
- Проблемы с глотанием или непьете жидкости
- Признаки обезвоживания
- Слюнотечение
- Сильная усталость
- Гной в задняя стенка горла
Стрептококковая ангина у младенцев: общий диагноз?
У моего 10-месячного сына дважды была ангина. Это нормально или мне следует беспокоиться?
Ответ Джея Л. Хоккера, доктора медициныРецидивирующий стрептококковый фарингит вряд ли является признаком основной проблемы с иммунной системой ребенка. Дети, у которых постоянно развивается стрептококковая ангина, могут контактировать с носителем стрептококковой ангины, вероятно, дома или в учреждении по уходу за детьми, либо сами могут быть носителями стрептококковой ангины. Носитель стрептококка — это тот, у кого все еще есть бактерии, вызывающие стрептококк, но который прошел лечение и у него больше нет симптомов.
Стрептококковая ангина — инфекция, вызванная бактерией, известной как стрептококк группы А. Стрептококковая ангина может возникнуть в любом возрасте, даже в младенчестве. Однако ангина чаще всего встречается у детей школьного возраста и молодых людей.
Для нескольких младенцев, у которых развивается стрептококковая ангина, признаки и симптомы могут включать:
- Бессонница
- Раздражительность
- Лихорадка
- Отказ от кормления грудью или питья из бутылочки
- Увеличение лимфоузлов на шее
- Красное горло или миндалины
- Иногда мелкая красная сыпь на туловище, руках и ногах
Стрептококковая инфекция в горле диагностируется с помощью посева из горла, при котором врач берет мазок из горла ребенка и проверяет образец на наличие стрептококковых бактерий.Лечение ангины обычно заключается в приеме антибиотиков. Рецидивирующий фарингит часто лечится антибиотиком, отличным от того, который был прописан изначально. В некоторых случаях операция по удалению миндалин (тонзиллэктомия) может быть наиболее подходящим лечением.
- Рецидивирующий стрептококковый фарингит: когда полезна тонзиллэктомия?
- Pichichero ME. Лечение и профилактика стрептококкового тонзиллофарингита. http: // www.uptodate.com/home. По состоянию на 15 февраля 2016 г.
- Разница между ангиной, стрептококком и тонзиллитом. Американская академия педиатрии. https://www.healthychildren.org/English/health-issues/conditions/ear-nose-throat/Pages/The-Difference-Between-a-Sore-Throat-Strep-and-Tonsillitis.aspx. По состоянию на 15 февраля 2016 г.
- Lalwani AK. Лечение аденотонзиллярной болезни. В: Современная диагностика и лечение в отоларингологии — хирургия головы и шеи. 3-е изд. Нью-Йорк, штат Нью-Йорк: компании McGraw-Hill; 2012 г.http://www.accessmedicine.com. По состоянию на 15 февраля 2016 г.
- Стрептококковые инфекции. Руководство Merck Professional Version. http://www.merckmanuals.com/professional/infectious-diseases/gram-positive-cocci/streptococcal-infections. По состоянию на 15 февраля 2016 г.
Продукты и услуги
- Информационный бюллетень: Письмо о здоровье клиники Мэйо — цифровое издание
- Книга: Книга здоровья семьи клиники Мэйо, 5-е издание
.
Когда ангина является более серьезной инфекцией?
Авторы: Николь Бентли, доктор медицины и Кэролайн Пол, доктор медицины, FAAP
Боль в горле часто встречается у детей. Однако бывает сложно определить, когда у вашего ребенка боль в горле, которая вылечится сама по себе, или боль, вызванная более серьезной инфекцией.
Вот некоторая информация о распространенных инфекциях, которые могут включать боль в горле.
Простуда
Боли в горле чаще всего вызваны вирусной инфекцией, такой как простуда.Эти заболевания чаще возникают зимой, но могут возникать круглый год. Помимо боли и першения в горле, вирус простуды может вызвать у ребенка повышенную температуру, насморк и кашель. Антибиотики не помогут при воспалении горла, вызванном вирусом. Эти инфекции обычно проходят без лекарств в течение 7-10 дней. Лучший способ избавиться от простуды и боли в горле — помочь ребенку чувствовать себя комфортно, а также следить за тем, чтобы он или она получали много жидкости и отдыхали.
Заболевания рук, ног и рта
Заболевания рук, ног и рта вызываются семейством вирусов, называемых энтеровирусами.Эта инфекция чаще всего распространяется среди маленьких детей летом и осенью, хотя случаи могут возникать круглый год. Ранние симптомы могут включать жар и боль в горле или во рту, за которыми следует сыпь, которая появляется в виде смеси небольших красных шишек и волдырей, особенно на руках, ногах, ягодицах и вокруг рта. Во рту и горле могут образовываться волдыри и язвы, из-за чего глотание становится болезненным. Как и в случае с другими вирусами, антибиотики не помогают при этой боли в горле. Ваш педиатр может порекомендовать ацетаминофен или ибупрофен от лихорадки и боли, а также жидкости и отдых дома до заживления волдырей.
Стрептококковая инфекция горла
Стрептококковая инфекция горла — инфекция, вызываемая бактерией Streptococcus pyogenes. Это чаще всего наблюдается у детей от 5 до 15 лет, обычно зимой и ранней весной. Только от 20% до 30% инфекций горла у детей школьного возраста вызваны стрептококком. Симптомы включают боль в горле, гной на миндалинах, затрудненное глотание, жар и опухшие железы. Дети также могут жаловаться на головные боли, боли в животе и на теле может появиться красная сыпь, похожая на наждачную бумагу.Кашель и насморк НЕ являются типичными симптомами ангины у детей старшего возраста. Стрептококковая ангина крайне редко встречается у младенцев и детей ясельного возраста. Однако, когда они действительно заболевают стрептококком, их симптомы могут быть другими. Ваш педиатр пропишет вам антибиотики от ангины.
Почему важно знать разницу?
Причиной ангины у детей обычно являются вирусные инфекции, которые не помогают при лечении антибиотиками и проходят сами по себе. Дети с фарингитом также могут выздороветь без антибиотиков.Однако антибиотики могут ускорить выздоровление, снизить заразность и снизить риск развития определенных осложнений от ангины. Наиболее важные осложнения, которых следует избегать, включают острую ревматическую лихорадку — заболевание, которое может привести к поражению сердца и суставов. Антибиотики важны для лечения бактериальных инфекций, таких как ангина, но имеют свои риски, включая диарею, дрожжевые инфекции, аллергические реакции и развитие устойчивости к антибиотикам. Вот почему важно знать, когда антибиотики необходимы при ангине, а когда нет.
Болезнь в горле: диагностика и лечение
Ваш педиатр может диагностировать боль в горле, вызванную вирусом, после осмотра вашего ребенка и исключения бактериальной инфекции. Лучший способ избавиться от боли в горле, вызванной вирусом, — это обеспечить вашему ребенку комфорт и убедиться, что он получает много жидкости и отдыхает. Ваш педиатр может порекомендовать ацетаминофен или ибупрофен для снятия температуры и боли. При очень заразной болезни рук, ящура и рта ваш ребенок должен оставаться дома, пока волдыри не начнут заживать.
Если ваш педиатр обеспокоен возможной инфекцией стрептококка горла, он или она может взять мазок с задней стенки горла вашего ребенка, чтобы взять образец для анализа. Большинство педиатрических клиник могут провести экспресс-тест на стрептококк, который дает результаты в течение 10-15 минут и может выявить большинство случаев стрептококковой ангины. Если этот тест отрицательный, педиатр может отправить образец в лабораторию, где они попытаются вырастить бактерии. Если какой-либо из тестов окажется положительным, у вашего ребенка может быть диагностирована стрептококковая ангина. Если оба теста отрицательны, у вашего ребенка нет ангины.
Профилактика болезней, вызывающих ангина
Вирусы и бактерии, вызывающие боль в горле, передаются от человека к человеку через капли влаги в воздухе (от чихания или кашля) или через руки инфицированного человека. Заболевания могут распространяться через школы и детские сады. Одна из проблем профилактики заключается в том, что люди часто становятся наиболее заразными еще до появления симптомов. Мытье рук, прикрытие кашля и чихания салфеткой или предплечьем (а не рукой), мытье игрушек и отказ от совместных чашек для питья — лучший способ предотвратить распространение болезни.
Когда звонить педиатру
Если ваш ребенок жалуется на боль в горле, которая не проходит в течение дня, особенно после питья воды, вам следует позвонить своему педиатру. Это особенно верно, если есть жар, головная боль, боль в животе, слюнотечение (потому что больно глотать) или признаки обезвоживания. Педиатр вашего ребенка может попросить его или ее прийти, чтобы определить, нужен ли тест на стрептококк.
Если у вашего ребенка отрицательный результат теста на стрептококк в горле или если ваш педиатр не считает, что вашему ребенку нужен мазок из горла, это отличная новость.Скорее всего, у вашего ребенка вирус, который со временем вылечится. Однако, если его или ее симптомы не улучшаются через 3-5 дней или если у них развиваются другие симптомы, такие как боль в ухе или новая температура, он или она должны снова обратиться к педиатру, чтобы определить, нужны ли дополнительные тесты.
Дополнительная информация
О докторе Бентли
Николь Бентли, доктор медицины, получила медицинскую степень в Медицинском колледже Университета Айовы Карвер. В настоящее время она проходит программу резидентуры по педиатрии в Университете Висконсина.По окончании ординатуры она планирует заниматься педиатрической практикой в сфере первичной медико-санитарной помощи. В Американской академии педиатрии она является членом секции педиатрических стажеров (SOPT) и отделения в Висконсине.
О докторе Поле
Кэролайн Пол, доктор медицинских наук, FAAP, врач первичной медицинской помощи для детей и подростков в UW Health в Мэдисоне, штат Висконсин. Доктор Пол работает более 15 лет. Она получила степень в Медицинской школе Чикаго Стритч Университета Лойолы и закончила ординатуру в Детской больнице Мичигана.Она также получила стипендию в Университете штата Мичиган и пишет о здоровье детей и воспитании детей в блоге UW Health Growing Up Health.
Информация, содержащаяся на этом веб-сайте, не должна использоваться вместо медицинской помощи и рекомендаций вашего педиатра. Ваш педиатр может порекомендовать лечение по-разному, исходя из индивидуальных фактов и обстоятельств.
Ангина (вирусная)
Есть два разных микроба, вызывающих боль в горле: вирусы и бактерии.Большинство болей в горле вызываются вирусами. Младенцы и дети младшего возраста реже болеют стрептококком (ангина, вызванная стрептококковыми бактериями). Если у вашего ребенка есть какие-либо из перечисленных ниже симптомов, скорее всего, боль в горле вызвана вирусом.
Ваш врач на основании симптомов и истории болезни вашего ребенка примет решение о необходимости проведения каких-либо анализов. Мазок из горла или «экспресс-тест на стрептококк» покажут, вызвана ли боль в горле стрептококковыми бактериями, которые можно лечить антибиотиками. Если симптомы связаны с вирусом, этот тест не нужен, и антибиотики не назначаются.
Стрептококковые бактерии иногда могут жить в горле детей, не вызывая болезней. Каждый пятый ребенок является «носителем стрептококковой инфекции». Это означает, что у них нет симптомов, они не заразны, и их тест на фарингит остается положительным даже после приема антибиотиков. Если у вашего ребенка болит горло, и вы знаете, что он или она является носителем стрептококковой инфекции, врач лечит боль в горле как вирус. Если брать мазки из горла детям-носителям, они могут принять антибиотик, который им не нужен.
Симптомы
Если у вашего ребенка есть какие-либо из перечисленных ниже симптомов, вероятно, боль в горле вызвана вирусом:
- Лихорадка
- Аппетит снижен
- Охриплость
- Кашель
- Насморк
- Легкая боль в горле, обычно через 2–3 дня после появления вышеуказанных симптомов. Горло может выглядеть красным с «желтыми пятнами».
- Суетливость
- Больше спать
Как ухаживать за ребенком
Не позволяйте ребенку находиться дома в школе или детских учреждениях, если у него температура под мышкой выше 100 градусов по Фаренгейту.Перед возвращением в школу у ребенка не должно быть высокой температуры в течение 24 часов.
- Пусть ваш ребенок спокойно отдыхает и играет в помещении.
- Дайте ацетаминофен (например, Tylenol®) или ибупрофен (например, Advil® или Motrin®) по назначению при лихорадке и боли. Прочтите этикетку, чтобы узнать правильную дозу для вашего ребенка. Не давайте аспирин или другие продукты, содержащие аспирин (Изображение 1) .
- Давайте ребенку пить много жидкости, например воду, Pedialyte®, яблочный сок и фруктовое мороженое (Изображение 2) .
- Часто давайте мягкую пищу, но не заставляйте ребенка есть. Он может не захотеть много есть, если глотать больно.
- Чтобы облегчить боль в горле, предложите:
- Для детей старше 1 года, теплые жидкости, такие как куриный бульон или яблочный сок
- Для детей старше 4 лет: леденцы от кашля, глотки или спреи для горла. Прочтите этикетку, чтобы узнать правильную дозу для вашего ребенка. Не используйте спреи для горла, содержащие бензокаин, так как это может вызвать лекарственную реакцию.
- Для детей старше 6 лет, которые могут полоскать горло, не проглатывая, смесь ½ чайной ложки поваренной соли в 8 унциях теплой воды. Полоскайте и полощите смесью 2–3 раза в день в течение следующих нескольких дней.
- Не позволяйте ребенку глотать соленую воду; пусть он это выплюнет.
- Ночью в детской комнате можно использовать прохладный увлажнитель воздуха.
Как защитить других
- Обязательно вымойте стакан для питья и столовые приборы вашего ребенка в горячей мыльной воде, прежде чем ими воспользуются другие.
- Дайте вашему ребенку бумажный пакет и попросите его положить в него использованные салфетки. Влага из носа и рта ребенка заразна.
- Попросите ребенка часто мыть руки.
- Мойте руки после прикосновения к ребенку.
- Выбросьте детскую зубную щетку и купите новую, как только болезнь пройдет. Микробы, вызвавшие боль в горле, могут попасть на зубную щетку ребенка.
Когда звонить врачу
Позвоните своему врачу, если ваш ребенок:
- Проблемы с дыханием
- По-прежнему сохраняется лихорадка в течение 2-3 дней после обращения к врачу
- Прекращает употребление жидкостей
- Начинает тянуть за уши
- Становится намного суетливее.
- Имеет любой из этих признаков обезвоживания:
- Перестанет плакать
- Мочится реже
- Сухие потрескавшиеся губы
Если вам нужен врач для вашего ребенка, позвоните в справочную и информационную линию Национальной детской больницы по телефону (614) 722-KIDS
Болезнь в горле (вирусная) (PDF)
HH-I-121 11/89, пересмотрено 17 августа Copyright 1989, Национальная детская больница
Когда беспокоиться о боли в горле у ребенка
Следуйте за мной в Twitter @DrClaire
Боли в горле случаются постоянно в детстве, и в большинстве случаев это не о чем беспокоиться.В большинстве случаев они просто являются частью простуды, не вызывают никаких проблем и выздоравливают без какого-либо лечения.
Однако иногда боль в горле может быть признаком проблемы, требующей лечения. Вот четыре примера:
Стрептококковая ангина. Эта инфекция, вызываемая определенным видом стрептококковых бактерий, довольно распространена. Наряду с болью в горле у детей может быть высокая температура, головная боль, боль в животе (иногда со рвотой) и мелкая розовая сыпь, которая выглядит почти как наждачная бумага.Все эти симптомы также можно увидеть при вирусной инфекции, поэтому единственный способ точно узнать, является ли это ангина, — это взять мазок для экспресс-анализа и / или посева. Стрептококковая ангина на самом деле может вылечиться без антибиотиков, но мы назначаем антибиотики для предотвращения осложнений, которые, хотя и редко, могут включать проблемы с сердцем, почек и артрит.
Перитонзиллярный или заглоточный абсцесс . Это скопление гноя за миндалинами (перитонзиллярные) или на задней стенке глотки (заглоточно) и может быть опасным.Признаками могут быть покраснение и припухлость на одной стороне горла или сильная боль в горле с лихорадкой и ригидностью шеи.
Стоматит. Это вызвано вирусами и приводит к язвам во рту и горле. Это улучшается само по себе, но из-за этого еда и питье могут быть очень неудобными, поэтому некоторые дети со стоматитом (особенно очень маленькие) в конечном итоге страдают обезвоживанием. Существуют лекарства, которые покрывают язвы и облегчают питье, помогая предотвратить обезвоживание.
Проглатывание. Маленькие дети любопытны и не обладают лучшими навыками самосохранения. Если они выпьют что-то, что является сильной кислотой или щелочью, это может обжечь рот и горло, когда будет опускаться. Предметы домашнего обихода, такие как отбеливатель, средства для чистки канализации, средства для чистки унитаза, некоторые моющие средства и даже некоторые косметические продукты, такие как утюжки для волос, могут нанести ужасный ущерб. Если взрослый не был свидетелем проглатывания, все, что он мог знать, — это то, что ребенок внезапно жалуется на боль во рту и горле.
Вот когда вам следует позвонить врачу по поводу боли в горле у ребенка
- , если у вашего ребенка проблемы с дыханием, или если его дыхание кажется вам другим
- , если у вашего ребенка проблемы с глотанием, особенно если у него текут слюни.
- , если у вашего ребенка ригидность шеи
- , если у вашего ребенка высокая температура (102 ° F или выше), которая не снижается при приеме парацетамола или ибупрофена или продолжает возвращаться после кратковременного снижения температуры
- , если ваш ребенок отказывается пить или пьёт намного меньше обычного
- , если боль сильная (любая сильная боль требует обращения к врачу)
- , если ваш ребенок настолько сонный, что его трудно разбудить или бодрствовать
- , если у вашего ребенка сыпь, головная боль, боль в животе или рвота, необходимо проверить на наличие стрептококковой инфекции в горле (или других инфекций).Если ваш ребенок был рядом с кем-то, кто болел стрептококком, любая боль в горле требует записи на прием.
Если ничего из этого не происходит, это хорошие новости — и, скорее всего, ваш ребенок поправится через день или два.
Вот несколько способов успокоить ребенка с болью в горле
- Холодные жидкости или холодные продукты, такие как фруктовое мороженое, мороженое или охлажденный желе-0. Если они не хотят есть, это нормально, но им нужно пить. При необходимости давайте понемногу.
- Ацетаминофен или ибупрофен. Посоветуйтесь со своим врачом, чтобы узнать дозу, подходящую для возраста и веса вашего ребенка.
- Если у вашего ребенка язвы во рту, избегайте продуктов, которые являются солеными, острыми, кислыми (например, апельсиновый сок) или острыми (например, картофельными чипсами). Придерживайтесь мягкого и мягкого.
- Используйте увлажнитель, чтобы сохранить влажность горла.
Как всегда: если у вас есть вопросы или опасения, позвоните своему врачу.
В качестве услуги для наших читателей Harvard Health Publishing предоставляет доступ к нашей библиотеке заархивированного контента.Обратите внимание на дату последнего обзора или обновления всех статей. На этом сайте нет контента, независимо от даты, никогда не следует использовать вместо прямого медицинского совета вашего врача или другого квалифицированного клинициста.
Комментарии для этой публикации закрыты.
Боль в горле
Это симптом вашего ребенка?
- Боль или дискомфорт в горле
- Усиливается при глотании
- Редкий симптом до 2 лет
- Не вызван травмой горла
Причины ангины
- Простуда. Большинство болей в горле являются следствием простуды. Фактически, боль в горле может быть единственным симптомом в течение первых 24 часов. Затем возникает кашель и насморк.
- Вирусный фарингит. Некоторые вирусы вызывают боль в горле без других симптомов. Кашель и насморк не становятся частью болезни. Антибиотик не поможет.
- Стрептококковый фарингит . Стрептококк группы А является наиболее частой бактериальной причиной. На его долю приходится 20% болей в горле без каких-либо симптомов простуды. На миндалинах виден гной.Пиковый возраст — от 5 до 15 лет. Полезен антибиотик.
- Моно. Infectious Mono в основном встречается у подростков и молодых людей. Основные симптомы — боль в горле, лихорадка и обширное увеличение лимфатических узлов. Как и Strep, у Mono также есть гной на миндалинах. У пациентов с Моно также может быть большая селезенка. Он расположен в верхней левой части живота. Моно диагностируют с помощью специальных анализов крови.
- Постназальный капельный. Дренаж от инфекции носовых пазух может вызвать боль в горле.Прочистка горла, сопровождающая дренаж, может вызвать большую часть раздражения. Инфекция носовых пазух, скорее всего, будет вирусной, а не бактериальной.
- Дыхание через рот. Дыхание с открытым ртом во время сна может вызвать боль в горле. После завтрака он часто проходит.
- Абсцесс миндалин (серьезный). Бактериальная инфекция миндалин может распространяться на окружающие ткани. Основными симптомами являются серьезные проблемы с глотанием, лихорадка и односторонняя боль в горле.Также трудно полностью открыть рот. Пиковый возраст — подростки.
- Эпиглоттит (очень серьезный). Бактериальная инфекция лоскута ткани над голосовыми связками. Обычно он покрывает трахею во время глотания. Основные симптомы — сильная боль в горле, слюнотечение, слюнотечение и жар. Это может перекрыть дыхательные пути. Требуется вызов службы экстренной помощи.
Стрептококковая инфекция в горле: когда подозревать
- Симптомы включают боль в горле, лихорадку, головную боль, боль в желудке, тошноту и рвоту.
- Кашель, охриплость, красные глаза и насморк обычно не наблюдаются при стрептококковой инфекции горла. Эти симптомы скорее указывают на вирусную причину.
- Сыпь от скарлатины (мелкая красная сыпь, похожая на наждачную бумагу) с большой вероятностью указывает на стрептококковое горло.
- Пиковый возраст: от 5 до 15 лет. Нечасто в возрасте до 2 лет, если у брата или сестры нет стрептококковой инфекции.
- Если вы считаете, что у вашего ребенка стрептококк, позвоните своему врачу.
- Ваш врач проведет тест на стрептококк. Если тест окажется положительным, начнут лечение.Нет никакого риска ждать, пока можно будет сделать тест на стрептококк.
- Стандартное лечение — антибиотики внутрь.
Симптомы у младенцев и детей ясельного возраста
- Дети младше 2 лет обычно не жалуются на боль в горле. У маленького ребенка, который не хочет любимой еды, может болеть горло. Они также могут начать плакать во время кормления. Их симптомы обычно лучше скрыть с помощью питьевых жидкостей.
Когда звонить при боли в горле
Позвоните по номеру 911 сейчас
- Сильное затруднение дыхания (затрудненное дыхание, едва может говорить или плакать)
- Фиолетовые или кровавые пятна или точки на коже при лихорадке
- Вы считаете, что у вашего ребенка опасная для жизни ситуация
Позвоните врачу или обратитесь за помощью сейчас
- Проблемы с дыханием, но не серьезные
- Сильные проблемы с глотанием жидкости или слюной
- Не могу полностью открыть рот
- Жесткая шея или шея не может двигаться как обычно
- Подозрение на обезвоживание .Отсутствие мочи более 8 часов, темная моча, очень сухость во рту и отсутствие слез.
- Слабая иммунная система. Примеры: серповидноклеточная анемия, ВИЧ, рак, трансплантация органов, прием пероральных стероидов.
- Температура выше 40 ° C (104 ° F)
- Ваш ребенок выглядит или ведет себя очень больным
- Вы считаете, что вашего ребенка нужно осмотреть, и проблема является неотложной. Примечание: только тест на Strep не является срочным.
Обратитесь к врачу в течение 24 часов
- Боль в горле сильная и не уменьшается через 2 часа после приема ибупрофена
- Большие лимфатические узлы на шее
- Розовая сыпь, которая широко распространена
- Боль в ушах или дренаж уха
- Боль в носовых пазухах (не просто скопление) вокруг скул или глаз
- Лихорадка длится более 3 дней
- Лихорадка возвращается после того, как пропала более 24 часов
- Возраст менее 2 лет
- Тесный контакт с человеком, больным стрептококковой инфекцией в течение последних 7 дней
- на коже
- Вы думаете, что ваш ребенок нуждается в осмотре, но проблема не является срочной (или требуется тест на Strep)
Обратиться к врачу в рабочее время
- Боль в горле является основным симптомом и длится более 48 часов
- Боль в горле с симптомами простуды / кашля длится более 5 дней
- У вас есть другие вопросы или проблемы
Самостоятельный уход на дому
- 901 37 Подозрение на вирусную инфекцию горла
Пункты неотложной помощи детям Сиэтла
Если болезнь или травма вашего ребенка опасны для жизни, позвоните по номеру 911.
Рекомендации по уходу при болях в горле
- Что следует знать о болях в горле:
- Большинство болей в горле являются лишь частью простуды и вызваны вирусом.
- Кашель, хриплый голос или выделения из носа указывают на простуду как на причину.
- Большинству детей с болью в горле не нужно обращаться к врачу.
- Вот несколько советов по уходу, которые могут помочь.
- Обезболивание при боли в горле:
- Возраст старше 1 года.Можно пить теплые жидкости, например, куриный бульон или яблочный сок. Некоторые дети предпочитают холодную пищу, например фруктовое мороженое или мороженое.
- Возраст от 6 лет. Может также сосать леденцы или леденцы. Ириска, кажется, помогает.
- Возраст более 8 лет. Также можно полоскать горло. Используйте теплую воду с добавлением небольшого количества поваренной соли. Вместо соли можно добавить жидкий антацид. Используйте Mylanta или торговую марку магазина. Рецепт не требуется.
- Лечебные спреи для горла или леденцы обычно не помогают.
- Лекарство от боли:
- Чтобы облегчить боль, дайте ацетаминофен (например, тайленол).
- Другой вариант — продукт с ибупрофеном (например, Адвил).
- Используйте по мере необходимости.
- Лекарство от лихорадки:
- При лихорадке выше 102 ° F (39 ° C) дайте ацетаминофен (например, тайленол).
- Другой вариант — продукт с ибупрофеном (например, Адвил).
- Примечание. Температура ниже 102 ° F (39 ° C) важна для борьбы с инфекциями.
- Для всех лихорадок: держите ребенка хорошо гидратированным. Дайте побольше холодной жидкости.
- Жидкость и мягкая диета:
- Постарайтесь заставить ребенка пить достаточное количество жидкости.
- Цель: Следите за тем, чтобы ваш ребенок хорошо увлажнялся.
- Холодные напитки, молочные коктейли, фруктовое мороженое, кашу и шербет — хороший выбор.
- Твердая пища: предложите мягкую диету. Также избегайте продуктов, которые нужно много пережевывать. Избегайте цитрусовых, соленой или острой пищи. Примечание. Потребление жидкости гораздо важнее, чем употребление твердой пищи.
- Из-за опухших миндалин трудно проглотить твердую пищу. Нарежьте еду на более мелкие кусочки.
- Вернуться в школу:
- Ваш ребенок может вернуться в школу после того, как спадет температура.Ваш ребенок должен чувствовать себя достаточно хорошо, чтобы участвовать в обычных занятиях.
- Чаще всего просто боль в горле — не повод пропускать школу.
- Детям с стрептококковой инфекцией горла необходимо принимать антибиотики в течение 24 часов.
- Чего ожидать:
- Чаще всего ангины при вирусном заболевании длятся 4 или 5 дней.
- Позвоните своему врачу, если:
- Боль в горле является основным симптомом и длится более 48 часов
- Боль в горле при простуде продолжается более 5 дней
- Лихорадка сохраняется более 3 дней или превышает 104 ° F (40 ° C)
- Вы думаете, что вашему ребенку необходимо осмотр
- Вашему ребенку становится хуже
И помните, обратитесь к врачу, если у вашего ребенка появится какой-либо из симптомов «Позвоните своему врачу».
Отказ от ответственности: эта медицинская информация предназначена только для образовательных целей. Вы, читатель, несете полную ответственность за то, как вы решите его использовать.
Последняя редакция: 30.05.2021
Последняя редакция: 11.03.2021
Авторские права 2000-2021. Schmitt Pediatric Guidelines LLC.
Лечение, облегчающее боль в горле у ребенка
Боль в горле у ребенка может быть болезненной. Ребенок может плакать от боли, от чего горло болит еще больше.Лечение боли в горле у ребенка включает обезболивающие и назальное отсасывание.
Вирусы вызывают боль в горле, и инфекция обычно проходит сама по себе без лечения. А пока есть несколько вещей, которые могут сделать воспитатели, чтобы помочь младенцам почувствовать себя лучше.
В этой статье мы рассмотрим различные методы снятия боли в горле у ребенка, способы обезболивания и время обращения к врачу.
Часто бывает трудно узнать, болит ли ребенок горло.Общие симптомы у младенца могут включать суетливость и отсутствие аппетита.
Другие болезни, такие как простуда или ушные инфекции, могут вызывать или не вызывать боли в горле. А иногда явных видимых симптомов не будет. Например, простуда может вызвать боль в горле без покраснения или отека в горле.
Однако несколько способов облегчить боль в горле у ребенка, в том числе домашние средства и обезболивающие.
Домашние средства
Многие домашние средства могут помочь облегчить боль в горле у младенцев, некоторые из которых перечислены ниже.
Грудное вскармливание
У грудных детей кормление грудью может облегчить боль. Многочисленные исследования документально подтвердили болеутоляющее действие грудного вскармливания. Это также может помешать ребенку плакать и раздражать горло.
Грудные дети могут захотеть больше кормить грудью, когда они больны. Если возможно, кормите их по требованию так часто, как они хотят.
Узнайте больше о различных положениях грудного вскармливания здесь.
Влажность
Младенцы с болью в горле могут быть перегружены.Заложенность вызывает у них кашель, который еще больше раздражает горло. Влажность может помочь устранить заложенность носа и облегчить боль. Человек может разместить прохладный увлажнитель воздуха в комнате, где ребенок спит или проводит большую часть своего времени.
Также может помочь горячий душ. Человек может принять горячий душ с закрытой дверью, чтобы заполнить место паром, а затем сесть в комнате с младенцем. В комнате должно быть тепло и пар, но не настолько жарко, чтобы ребенку или опекуну было неудобно.
Носовое отсасывание
Постназальное выделение жидкости возникает, когда заложенность носа стекает по задней стенке глотки.Это может вызвать раздражение и першение в горле ребенка, а также вызвать кашель.
Если у ребенка заложен нос, люди могут использовать шприц с грушей, чтобы очистить его. Чтобы отсасывание было более эффективным, они могут заранее распылить или нанести капли физиологического раствора в нос ребенка. Важно не использовать назальные спреи, отпускаемые по рецепту, или безрецептурные (OTC) спреи, содержащие противозастойные средства, стероиды или обезболивающие.
Воспитатели могут приготовить солевой спрей, смешав 1 четверть чайной ложки соли с 1 стаканом теплой воды.
Обезболивающее
В зависимости от возраста младенцы могут принимать некоторые обезболивающие.
Если ребенку меньше 3 месяцев и у него высокая температура, лица, осуществляющие уход, должны вызвать врача, прежде чем давать ему лекарства.
Младенцы старше 3 месяцев могут принимать парацетамол, а младенцы старше 6 месяцев — ибупрофен. Людям не следует давать младенцам аспирин.
Люди должны тщательно следовать инструкциям на этикетке. Производители назначают дозировку для младенцев в зависимости от веса, поэтому лица, осуществляющие уход, должны взвесить своего ребенка или убедиться, что он недавно набрал вес у медицинского работника.
Обезболивающие не излечивают основную инфекцию, и ребенок все равно будет заразным, даже если лекарства снимают температуру, поэтому людям следует держать младенцев дома.
Некоторые домашние средства не подходят для облегчения боли в горле у ребенка. К ним относятся:
Мед, столовая еда и вода
Центры по контролю и профилактике заболеваний (CDC) заявляют, что мед может помочь детям старшего возраста с болью в горле. Однако лица, осуществляющие уход, не должны давать мед младенцам младше 12 месяцев, так как существует риск заболевания ботулизмом.
По данным ЮНИСЕФ и Всемирной организации здравоохранения (ВОЗ), если врач не рекомендует иное, нельзя давать столовую пищу или воду детям младше 6 месяцев. Им следует получать только грудное молоко или молочную смесь.
Лица, осуществляющие уход, также могут снизить риск обезвоживания, чаще кормя грудью или давая бутылочки. Тела маленьких детей еще не готовы к пище или воде.
Противоотечные средства и лекарства от кашля
Противоотечные средства и лекарства от кашля небезопасны для маленьких детей и младенцев.По данным Американской академии педиатрии, эти лекарства небезопасны для детей младше 4 лет и не снимают боль или кашель. Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) не рекомендует безрецептурные препараты для младенцев младше 2 лет.
Воспитатели могут использовать шприц, чтобы дать ребенку безрецептурное обезболивающее. Ребенок может сосать лекарство из шприца так же, как он кормит грудью или кормится из бутылочки.
Никогда не давайте взрослым лекарства или измельченные таблетки младенцам.
Некоторые дети могут принимать лекарство из бутылочки, и люди могут добавлять это лекарство в свою смесь или бутылочку с грудным молоком, если они не будут сосать шприц. Им следует пробовать этот метод только в том случае, если они могут допить бутылку, чтобы получить полную дозу.
Если медицинский работник прописывает ребенку антибиотики или другие лекарства, человек должен следовать инструкциям. Если ребенок не может принимать лекарства или не хочет их принимать, воспитатели должны вызвать врача.
Вирусы, такие как простуда, вызывают боль в горле.Некоторые другие потенциальные триггеры включают:
- Грипп: Симптомы гриппа похожи на простуду, но более серьезны и, как правило, длятся дольше.
- Заболевание рук, ног и рта: обычно начинается с симптомов простуды, таких как боль в горле или лихорадка. Затем у младенцев появляется сыпь на руках, рту, ступнях или гениталиях.
- Бактериальные инфекции. В редких случаях у ребенка могут быть опухшие железы, пятна в горле, жар или проблемы с глотанием.
- Тонзиллит: Тонзиллит — редкое заболевание, с симптомами, аналогичными ангины.Голос ребенка также может измениться, а миндалины в задней части рта могут выглядеть опухшими или желтыми.
Человек должен обратиться к врачу, если его ребенок:
- младше 3 месяцев и у него жар
- перестает есть или кормить грудью
- имеет видимый отек в задней части глотки
- имеет темную мочу У
- появляется сыпь
- кажется очень больным или не поправляется при домашнем лечении
- не поправляется в течение нескольких дней после приема антибиотиков
- имеет серьезное основное заболевание или слабую иммунную систему
Если лица, осуществляющие уход считают, что у ребенка есть симптомы коронавируса или возможно заражение COVID-19, им следует сначала обратиться к врачу за советом.Однако людям следует доставить очень больных детей в отделение неотложной помощи.
Младенцы должны обращаться в отделение неотложной помощи, если они:
- Имеются признаки респираторного дистресса, такие как расширение ноздрей, затрудненное дыхание, учащенное дыхание, посинение губ, пальцев или кожи, или напряжение мышц вокруг ребра при каждом вдохе.
- Моложе 3 месяцев, у вас высокая температура, и врач не перезвонит.
- Судорожный припадок или потеря сознания.
- Очень вялый, изо всех сил пытается двигаться или демонстрирует значительные изменения в настроении или личности.
- Повышенная температура, которая не купируется лекарствами, и кажется, что она очень больна.
Большинство ангины проходят сами по себе в течение недели. Младенцам с бактериальными инфекциями могут потребоваться антибиотики. Однако антибиотики не лечат вирусные инфекции, поэтому важно поставить точный диагноз.
Инфекции, вызывающие боль в горле, заразны, поэтому люди должны тщательно соблюдать гигиену, чтобы предотвратить распространение среди других.


 Внимательные родители должны отмечать любые нарушения, например, одышку, осиплость или откашливание.
Внимательные родители должны отмечать любые нарушения, например, одышку, осиплость или откашливание. До приезда специалиста через каждые 20 минут давать пить теплую жидкость из ложечки.
До приезда специалиста через каждые 20 минут давать пить теплую жидкость из ложечки. Есть другие методы, отвечающие на вопрос, что делать, если у ребенка осип голос. Часто нормализация режима и народные безвредные рецепты помогут быстро восстановить состояние.
Есть другие методы, отвечающие на вопрос, что делать, если у ребенка осип голос. Часто нормализация режима и народные безвредные рецепты помогут быстро восстановить состояние. Но голос может пропасть надолго. Когда состояние сопровождается другими патологическими симптомами – это повод для посещения доктора, выявления проблемы и проведения необходимого лечения.
Но голос может пропасть надолго. Когда состояние сопровождается другими патологическими симптомами – это повод для посещения доктора, выявления проблемы и проведения необходимого лечения.

 И чем возраст ребенка меньше, тем возрастает вероятность осложнения.
И чем возраст ребенка меньше, тем возрастает вероятность осложнения.
 Ингаляции можно проводить с помощью небулайзера или ванн с несколькими каплями масел. Также многие родители приспособились самостоятельно делать ингаляторы из чайников или иных материалов.
Ингаляции можно проводить с помощью небулайзера или ванн с несколькими каплями масел. Также многие родители приспособились самостоятельно делать ингаляторы из чайников или иных материалов.
 Так как поводом снижения голосовых функций могут стать различные нарушения, их необходимо выявить.
Так как поводом снижения голосовых функций могут стать различные нарушения, их необходимо выявить. Научившись контролировать фонацию, ребенок сможет соблюдать голосовой режим и беречь связки.
Научившись контролировать фонацию, ребенок сможет соблюдать голосовой режим и беречь связки. ..А задержки дыхания во сне вызывают страх за его жизнь. А утром малыш вялый, плаксивый, раздражительный.
..А задержки дыхания во сне вызывают страх за его жизнь. А утром малыш вялый, плаксивый, раздражительный. Нарушения голоса могут включать охриплость, утомляемость голоса, хриплость, периодическую потерю голоса или несоответствующую высоту или громкость. Большинство голосовых расстройств возникает в результате того или иного напряжения голоса, например, частые вопли или крики, слишком тихая или высокая речь или хроническое откашливание. Симптомы нарушения голоса включают:
Нарушения голоса могут включать охриплость, утомляемость голоса, хриплость, периодическую потерю голоса или несоответствующую высоту или громкость. Большинство голосовых расстройств возникает в результате того или иного напряжения голоса, например, частые вопли или крики, слишком тихая или высокая речь или хроническое откашливание. Симптомы нарушения голоса включают:  Это состояние вызвано повреждением мозга при рождении или позже из-за такого состояния, как церебральный паралич или мышечная дистрофия. Симптомы дизартрии включают:
Это состояние вызвано повреждением мозга при рождении или позже из-за такого состояния, как церебральный паралич или мышечная дистрофия. Симптомы дизартрии включают:  Паралич голосовых связок возникает из-за проблем с нервом, мышц или фиксации перстневидного сустава, что приводит к параличу мышц голосовых связок (связок). Паралич — это полное прерывание нервного импульса, в результате которого нет движения; парез — это частичное прерывание нервного импульса, приводящее к слабым или ненормальным движениям мышц гортани. Симптомы паралича голосовых складок могут включать:
Паралич голосовых связок возникает из-за проблем с нервом, мышц или фиксации перстневидного сустава, что приводит к параличу мышц голосовых связок (связок). Паралич — это полное прерывание нервного импульса, в результате которого нет движения; парез — это частичное прерывание нервного импульса, приводящее к слабым или ненормальным движениям мышц гортани. Симптомы паралича голосовых складок могут включать:  Если врач подозревает, что у ребенка апраксия речи в детстве (CAS), он, скорее всего, порекомендует обследование у речевого патолога (SLP).SLP выполнит один или несколько из следующих тестов для диагностики CAS:
Если врач подозревает, что у ребенка апраксия речи в детстве (CAS), он, скорее всего, порекомендует обследование у речевого патолога (SLP).SLP выполнит один или несколько из следующих тестов для диагностики CAS: Если врач подозревает, что у ребенка паралич или парез голосовой связки, он может провести один или несколько из следующих тестов для диагностики этого состояния:
Если врач подозревает, что у ребенка паралич или парез голосовой связки, он может провести один или несколько из следующих тестов для диагностики этого состояния:
 Если кажется, что ваш ребенок страдает скрипучим голосом даже после того, как простуда прошла, это может указывать на проблемы с голосом.
Если кажется, что ваш ребенок страдает скрипучим голосом даже после того, как простуда прошла, это может указывать на проблемы с голосом. Они могут звучать как «поют песни», когда разговаривают с другими во время социальных взаимодействий, или они могут имитировать и копировать других. Ребенок с аутизмом тоже может звучать очень монотонно. Когда ваш ребенок произносит громкие слова, он может сказать их, не осознавая значения или того, как это может произойти.
Они могут звучать как «поют песни», когда разговаривают с другими во время социальных взаимодействий, или они могут имитировать и копировать других. Ребенок с аутизмом тоже может звучать очень монотонно. Когда ваш ребенок произносит громкие слова, он может сказать их, не осознавая значения или того, как это может произойти. Узелки чаще всего возникают в результате фонотравмы или того, как голосовые связки соединяются вместе, когда ребенок говорит. Узелки доброкачественные, но при разговоре могут вызывать стойкую охриплость голоса или даже боль. Лечение часто включает голосовую терапию.
Узелки чаще всего возникают в результате фонотравмы или того, как голосовые связки соединяются вместе, когда ребенок говорит. Узелки доброкачественные, но при разговоре могут вызывать стойкую охриплость голоса или даже боль. Лечение часто включает голосовую терапию. У детей симптомами могут быть изменение голоса или затрудненное дыхание. Если не лечить, папилломы могут стать достаточно большими или распространиться, и ребенку будет трудно дышать. Также существует небольшая вероятность того, что невылеченные папилломы могут стать злокачественными. Важен правильный диагноз и хирургическое лечение.Цели хирургического вмешательства включают удаление как можно большего количества папиллом при безопасном сохранении нормальных структур голосовых связок. Папиломы нередко рецидивируют даже после лечения.
У детей симптомами могут быть изменение голоса или затрудненное дыхание. Если не лечить, папилломы могут стать достаточно большими или распространиться, и ребенку будет трудно дышать. Также существует небольшая вероятность того, что невылеченные папилломы могут стать злокачественными. Важен правильный диагноз и хирургическое лечение.Цели хирургического вмешательства включают удаление как можно большего количества папиллом при безопасном сохранении нормальных структур голосовых связок. Папиломы нередко рецидивируют даже после лечения.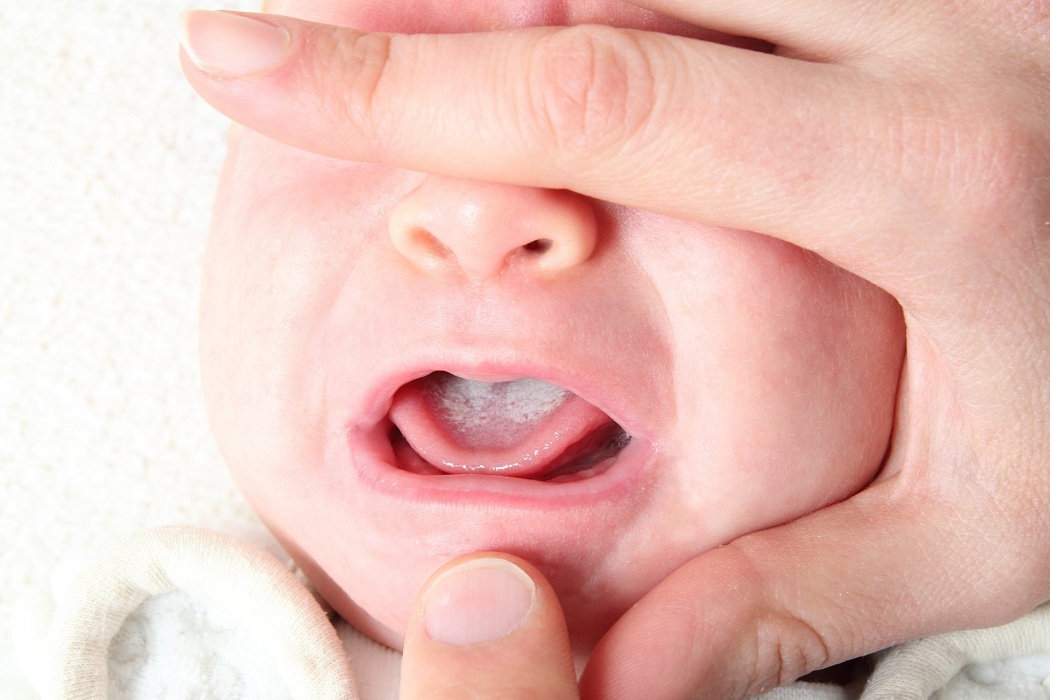
 Сужение дыхательных путей в этой области может вызвать шумное дыхание или стридор (высокий свистящий звук при дыхании). Сужение может быть настолько значительным, что ребенку становится трудно дышать. Лечение стеноза зависит от степени сужения и общего состояния здоровья пациента. Могут потребоваться эндоскопические операции или операция на открытой шее.
Сужение дыхательных путей в этой области может вызвать шумное дыхание или стридор (высокий свистящий звук при дыхании). Сужение может быть настолько значительным, что ребенку становится трудно дышать. Лечение стеноза зависит от степени сужения и общего состояния здоровья пациента. Могут потребоваться эндоскопические операции или операция на открытой шее. .
.
 � Ребенку трудно заставить себя услышать
� Ребенку трудно заставить себя услышать


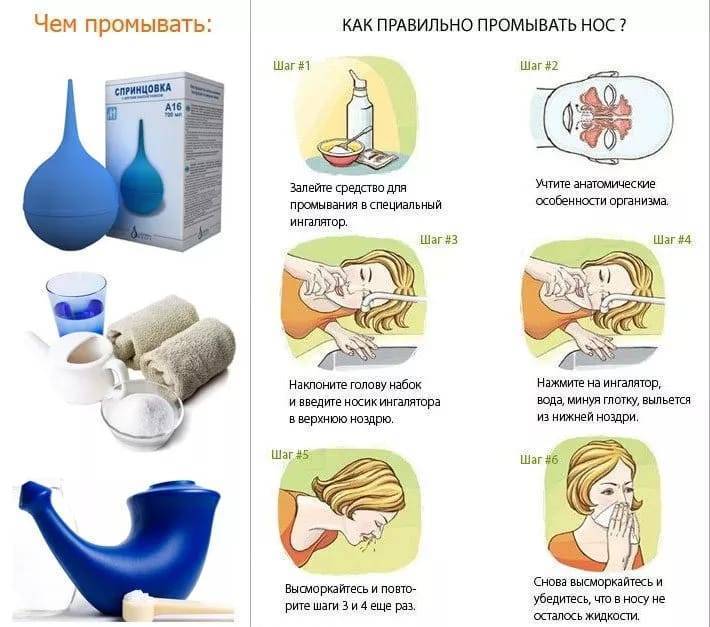 Также можно использовать мягкие травяные настои — они обладают противомикробным, противоотечным и противовоспалительным действием. Рекомендуется заваривать такие травки как ромашка, шалфей, календула.
Также можно использовать мягкие травяные настои — они обладают противомикробным, противоотечным и противовоспалительным действием. Рекомендуется заваривать такие травки как ромашка, шалфей, календула. Сухой и загрязненный воздух способствует пересыханию слизистой носа, что приводит к развитию микробов. Для увлажнения и очистки необходимо периодически промывать носовые ходы. Но далеко не все знают, как промыть нос. В статье как раз об этом и пойдет речь.
Сухой и загрязненный воздух способствует пересыханию слизистой носа, что приводит к развитию микробов. Для увлажнения и очистки необходимо периодически промывать носовые ходы. Но далеко не все знают, как промыть нос. В статье как раз об этом и пойдет речь.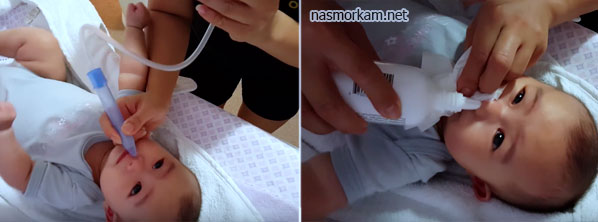 При отсутствии носового дыхания перед промыванием надо закапать сосудосуживающие капли для улучшения эффективности процедуры.
При отсутствии носового дыхания перед промыванием надо закапать сосудосуживающие капли для улучшения эффективности процедуры.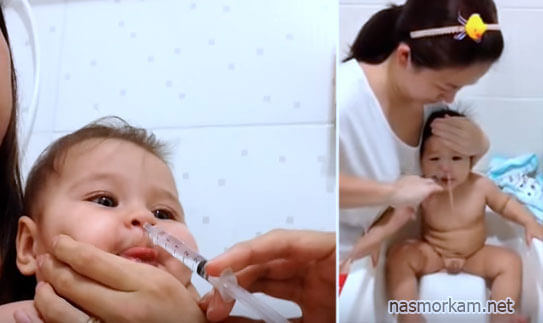

 При правильных действиях вода должна вытекать из второй ноздри. Часть раствора может выливаться через рот, поэтому его надо держать открытым. Таким же образом промывается и другая ноздря. После завершения процедуры высморкать нос, поочередно зажимая одну ноздрю.
При правильных действиях вода должна вытекать из второй ноздри. Часть раствора может выливаться через рот, поэтому его надо держать открытым. Таким же образом промывается и другая ноздря. После завершения процедуры высморкать нос, поочередно зажимая одну ноздрю. Процедура состоит в следующем:
Процедура состоит в следующем:

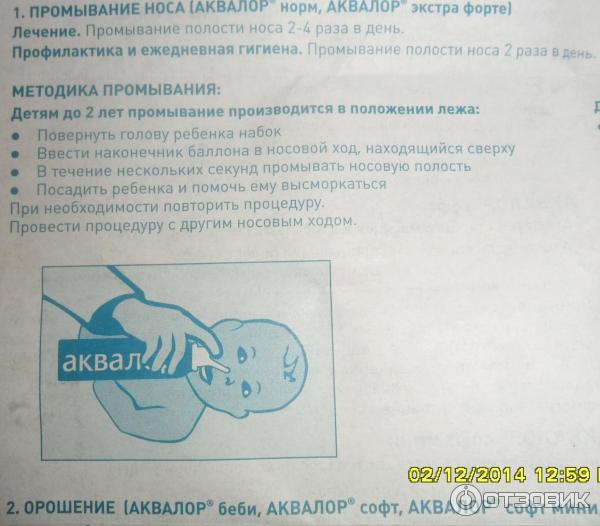 Эта манипуляция у малышей проводится под местной анестезией, после закапывания специальных капель. С помощью специальных тонких инструментов слезные пути сначала расширяют, а потом зондируют, устраняя спайку, ставшую причиной всех вышеперечисленных жалоб. После прорыва спайки слезно-носовой канал промывают физиологическим раствором или фурацилином, проверяя проходимость канала. Если жидкость свободно проходит в нос, то ребенок при этом либо проглатывает ее, либо чихает, а это означает, что проходимость канала восстановлена.
Эта манипуляция у малышей проводится под местной анестезией, после закапывания специальных капель. С помощью специальных тонких инструментов слезные пути сначала расширяют, а потом зондируют, устраняя спайку, ставшую причиной всех вышеперечисленных жалоб. После прорыва спайки слезно-носовой канал промывают физиологическим раствором или фурацилином, проверяя проходимость канала. Если жидкость свободно проходит в нос, то ребенок при этом либо проглатывает ее, либо чихает, а это означает, что проходимость канала восстановлена.

 Обязательно промывайте грушу мыльной водой, а затем снова в чистой воде перед каждым использованием.
Обязательно промывайте грушу мыльной водой, а затем снова в чистой воде перед каждым использованием. Это не обязательно означает, что ребенок простужен.
Это не обязательно означает, что ребенок простужен.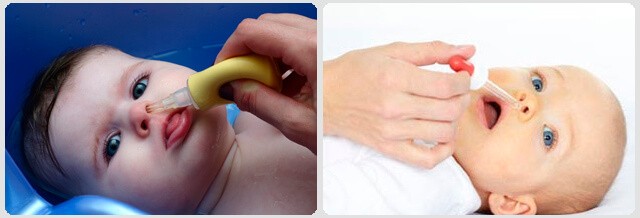

 Не используйте ту же бутылочку или пипетку для других детей.
Не используйте ту же бутылочку или пипетку для других детей.
 Подтвердить диагноз может врач-аллерголог после проведения кожных тестов. Аллергию обязательно нужно контролировать, принимать необходимые препараты, назначенные врачом, иначе возникает риск развития серьезных осложнений, в том числе – бронхиальной астмы.
Подтвердить диагноз может врач-аллерголог после проведения кожных тестов. Аллергию обязательно нужно контролировать, принимать необходимые препараты, назначенные врачом, иначе возникает риск развития серьезных осложнений, в том числе – бронхиальной астмы. Лучшая профилактика астмы у детей – грудное вскармливание хотя бы до 6 месяцев, ограждение ребенка от сигаретного дыма, своевременное и правильное лечение острых респираторных заболеваний.
Лучшая профилактика астмы у детей – грудное вскармливание хотя бы до 6 месяцев, ограждение ребенка от сигаретного дыма, своевременное и правильное лечение острых респираторных заболеваний. Когда мы начали чихать, кашлять, у нас осип голос и побежали сопли — это означает, что возник воспалительный процесс. Чаще всего данный воспалительный процесс вызывают вирусы, реже бактерии: стафилококки, стрептококки, кишечные палочки. Так вот эти бактерии тоже могут вызывать и насморк, и кашель, но тут уже есть преимущества у бактериальной инфекции — она лечится антибиотиками.
Есть 4 разных причины, из-за которых может появиться кашель и насморк — вирусы, аллергия, бактерии, простуда. Очень часто, когда ребенок начинает кашлять или шмыгать носом, мы с вами не знаем: «кто из четырех» виноват? Для этого нужен врач, который поставит диагноз. И для этих ситуаций и придумана аббревиатура «ОРЗ». Когда мы «лечим» ОРЗ, то должны понять, что ОРЗ не лечится. По той простой причине, что это не болезнь, не диагноз, а термин, который мы употребляем, пока не знаем что именно настигло.
99% всех ОРЗ — это вирусные инфекции. Вирус убьет спартанец!
Тем не менее, мы должны знать, что 99% всех ОРЗ — это вирусные инфекции.
Когда мы начали чихать, кашлять, у нас осип голос и побежали сопли — это означает, что возник воспалительный процесс. Чаще всего данный воспалительный процесс вызывают вирусы, реже бактерии: стафилококки, стрептококки, кишечные палочки. Так вот эти бактерии тоже могут вызывать и насморк, и кашель, но тут уже есть преимущества у бактериальной инфекции — она лечится антибиотиками.
Есть 4 разных причины, из-за которых может появиться кашель и насморк — вирусы, аллергия, бактерии, простуда. Очень часто, когда ребенок начинает кашлять или шмыгать носом, мы с вами не знаем: «кто из четырех» виноват? Для этого нужен врач, который поставит диагноз. И для этих ситуаций и придумана аббревиатура «ОРЗ». Когда мы «лечим» ОРЗ, то должны понять, что ОРЗ не лечится. По той простой причине, что это не болезнь, не диагноз, а термин, который мы употребляем, пока не знаем что именно настигло.
99% всех ОРЗ — это вирусные инфекции. Вирус убьет спартанец!
Тем не менее, мы должны знать, что 99% всех ОРЗ — это вирусные инфекции. Вирусы циркулируют в воздухе, от одного человека другому передается воздушно-капельным путем. И здесь лежит есть одно из самых из самых интересных правил, которое лежит в основе эпидемиологии вирусных инфекций. Суть этого правила — вирусные частицы часами сохраняют свою активность в сухом, теплом и неподвижном воздухе и мгновенно, в доли секунды, ее теряют в воздухе холодном, влажном и движущемся. То есть летом сезон ОРЗ завершается не потому что вирусы куда-то уходят, а потому что мы наконец-то открываем форточки. Как только появляется движение воздуха, активное количество инфекций многократно уменьшается. Если в комнате тепло, сухо и никогда не проветривается, то предотвратить распространение инфекции невозможно. Если мы имеем детский сад, в котором 20 сопливых детей ползают по одному ковру, где +26 градусов, и никто не знает, что такое влажность. А еще на улице -2 и, оказывается, это жуткая погода и гулять нельзя. То никогда дети в этом детском саду не прекратят болеть. Я бы с удовольствием посетил детский сад, где есть термометры и гидрометры, где в спальнях + 18-19 градусов, кстати, в Германии положенная температура в таких учреждениях + 16.
Вирусы циркулируют в воздухе, от одного человека другому передается воздушно-капельным путем. И здесь лежит есть одно из самых из самых интересных правил, которое лежит в основе эпидемиологии вирусных инфекций. Суть этого правила — вирусные частицы часами сохраняют свою активность в сухом, теплом и неподвижном воздухе и мгновенно, в доли секунды, ее теряют в воздухе холодном, влажном и движущемся. То есть летом сезон ОРЗ завершается не потому что вирусы куда-то уходят, а потому что мы наконец-то открываем форточки. Как только появляется движение воздуха, активное количество инфекций многократно уменьшается. Если в комнате тепло, сухо и никогда не проветривается, то предотвратить распространение инфекции невозможно. Если мы имеем детский сад, в котором 20 сопливых детей ползают по одному ковру, где +26 градусов, и никто не знает, что такое влажность. А еще на улице -2 и, оказывается, это жуткая погода и гулять нельзя. То никогда дети в этом детском саду не прекратят болеть. Я бы с удовольствием посетил детский сад, где есть термометры и гидрометры, где в спальнях + 18-19 градусов, кстати, в Германии положенная температура в таких учреждениях + 16. Где дети будут есть, когда захотят, а не когда положено. Где они будут ходить босиком, где развивающие игры будут только на воздухе, где не будет накопителей пыли.
Острая респираторная вирусная инфекция в лечении лекарствами не нуждается. В них нуждается мамина психика…
Почему дети часто болеют вирусными инфекциями? Они находят, где их брать — это раз. Второе. Дети не имеют к ним иммунитета, а взрослые — имеют. Поэтому хотим мы этого или не хотим, но ребенок будет регулярно сопливить. Теперь очень интересная статистика: американские страховые компании, считают, что нормальный ребенок не может, а … должен болеть ОРЗ от 6 до 12 раз в год. При этом маме безропотно оплачивается больничный лист, если она застрахована, но не оплачивается лечение. Ибо! По мнению большинства педиатров, если это острая респираторная вирусная инфекция, то в лечении лекарствами она не нуждается. Нам на постсоветском пространстве смириться с этим бесконечно тяжело. Папа с соплями может ходить годами, может работать с температурой 38 и ничего! Но у если ребенка «сопли-кашель», то принцип «надо что-то делать!» становится доминирующим.
Где дети будут есть, когда захотят, а не когда положено. Где они будут ходить босиком, где развивающие игры будут только на воздухе, где не будет накопителей пыли.
Острая респираторная вирусная инфекция в лечении лекарствами не нуждается. В них нуждается мамина психика…
Почему дети часто болеют вирусными инфекциями? Они находят, где их брать — это раз. Второе. Дети не имеют к ним иммунитета, а взрослые — имеют. Поэтому хотим мы этого или не хотим, но ребенок будет регулярно сопливить. Теперь очень интересная статистика: американские страховые компании, считают, что нормальный ребенок не может, а … должен болеть ОРЗ от 6 до 12 раз в год. При этом маме безропотно оплачивается больничный лист, если она застрахована, но не оплачивается лечение. Ибо! По мнению большинства педиатров, если это острая респираторная вирусная инфекция, то в лечении лекарствами она не нуждается. Нам на постсоветском пространстве смириться с этим бесконечно тяжело. Папа с соплями может ходить годами, может работать с температурой 38 и ничего! Но у если ребенка «сопли-кашель», то принцип «надо что-то делать!» становится доминирующим. Причем обращаю особо ваше внимание на то, что сплошь и рядом «сопли-кашель» менее опасны для ребенка, чем лекарства, которые используются для лечения кашля и соплей.
Огромная беда состоит в следующем — вирусная инфекция может давать осложнения. Осложнения от обычного вирусного насморка может быть и отит гнойный, и воспаление легких. Осложнения эти вызываются уже бактериями, которые лечатся антибиотиками.
Существует печальное народное заблуждение касательно того, что если мы вовремя не назначим антибиотик при вирусной инфекции, то у нас будет воспаление легких. Тем не менее, медицинская наука ответ на этот вопрос дала уже давно. Лет 30 назад… И всем все стало ясно — антибиотики не обладают профилактическим действием при вирусных инфекциях! Антибиотики профилактически используются при операциях в хирургии и при эпидемии чумы, например. Но когда у вашего ребенка сопли, то дать ему антибиотик — это неправильно. Масса записок из зала на тему, что при ОРЗ таки назначают антибиотики.
Причем обращаю особо ваше внимание на то, что сплошь и рядом «сопли-кашель» менее опасны для ребенка, чем лекарства, которые используются для лечения кашля и соплей.
Огромная беда состоит в следующем — вирусная инфекция может давать осложнения. Осложнения от обычного вирусного насморка может быть и отит гнойный, и воспаление легких. Осложнения эти вызываются уже бактериями, которые лечатся антибиотиками.
Существует печальное народное заблуждение касательно того, что если мы вовремя не назначим антибиотик при вирусной инфекции, то у нас будет воспаление легких. Тем не менее, медицинская наука ответ на этот вопрос дала уже давно. Лет 30 назад… И всем все стало ясно — антибиотики не обладают профилактическим действием при вирусных инфекциях! Антибиотики профилактически используются при операциях в хирургии и при эпидемии чумы, например. Но когда у вашего ребенка сопли, то дать ему антибиотик — это неправильно. Масса записок из зала на тему, что при ОРЗ таки назначают антибиотики. Да, назначают, потому что врача, который не выслушал лекцию на тему, какой он плохой и вовремя не назначил антибиотики, не существует. Вы должны четко понимать из-за чего возникают осложнения. Отчего зависит то, как будет протекать вирусная инфекция.
Ворота, убивающие инфекцию
Главное состоит в следующем. Когда возникает воспалительный процесс в носу, в горле в бронхах, то как реагирует организм? Он вырабатывает слизь: сопли, мокрота. Она в огромном количестве содержит вещества, которые убивают вирусы. Называется это местный иммунитет. Вообще будет ребенок болеть часто и не очень зависит именно от этого. Каждый день к нам в нос попадают миллиарды миллиардов вирусов, но мы не заболеваем, потому что эти вирусы контактируют со слизистыми оболочками дыхательных путей и погибают на месте. Это система местного иммунитета. Если вирус смог пройти через систему вирусного иммунитета, тогда начинает реагировать организм, и возникают изменения общего состояния всего организма, клинического анализа крови.
Да, назначают, потому что врача, который не выслушал лекцию на тему, какой он плохой и вовремя не назначил антибиотики, не существует. Вы должны четко понимать из-за чего возникают осложнения. Отчего зависит то, как будет протекать вирусная инфекция.
Ворота, убивающие инфекцию
Главное состоит в следующем. Когда возникает воспалительный процесс в носу, в горле в бронхах, то как реагирует организм? Он вырабатывает слизь: сопли, мокрота. Она в огромном количестве содержит вещества, которые убивают вирусы. Называется это местный иммунитет. Вообще будет ребенок болеть часто и не очень зависит именно от этого. Каждый день к нам в нос попадают миллиарды миллиардов вирусов, но мы не заболеваем, потому что эти вирусы контактируют со слизистыми оболочками дыхательных путей и погибают на месте. Это система местного иммунитета. Если вирус смог пройти через систему вирусного иммунитета, тогда начинает реагировать организм, и возникают изменения общего состояния всего организма, клинического анализа крови. В основе местного иммунитета слизь — это ворота, которые убивают инфекцию. И вот тут главное правило — слизь может убить инфекцию только тогда, когда она жидкая. Жидкие сопли убивают инфекцию, сухие — это среда, где инфекция размножается. Теперь давайте посмотрим, что происходит с нашими детьми, когда они ну просто живут, даже не болеют. Сухой воздух — это норма среды обитания. Дети с заложенными носами бегают, орут, у них пересыхает во рту. В детском саду тепло и сухо, дома — так же. Вывод? Делайте сами.
Как глобально уменьшить заболеваемость?
Не поднимать якобы нарушенный иммунитет, а сделать все, чтобы не было фактора этот иммунитет повреждающий. А если к сухости воздуха добавляется пыль, выхлопы автомобилей, бытовая химия, ковры, животные — то всего этого ребенок бедный уже не выдерживает. Сухость воздуха — это реальная проблема, с которой реально надо бороться. Глобально уменьшить заболеваемость можно обратив внимание на то, что происходит в детских коллективах.
В основе местного иммунитета слизь — это ворота, которые убивают инфекцию. И вот тут главное правило — слизь может убить инфекцию только тогда, когда она жидкая. Жидкие сопли убивают инфекцию, сухие — это среда, где инфекция размножается. Теперь давайте посмотрим, что происходит с нашими детьми, когда они ну просто живут, даже не болеют. Сухой воздух — это норма среды обитания. Дети с заложенными носами бегают, орут, у них пересыхает во рту. В детском саду тепло и сухо, дома — так же. Вывод? Делайте сами.
Как глобально уменьшить заболеваемость?
Не поднимать якобы нарушенный иммунитет, а сделать все, чтобы не было фактора этот иммунитет повреждающий. А если к сухости воздуха добавляется пыль, выхлопы автомобилей, бытовая химия, ковры, животные — то всего этого ребенок бедный уже не выдерживает. Сухость воздуха — это реальная проблема, с которой реально надо бороться. Глобально уменьшить заболеваемость можно обратив внимание на то, что происходит в детских коллективах. Следить за тем, чтобы в детских садах и школах увлажнялось и проветривалось. Чтобы влажность и температура контролировалась. Чтобы, когда прозвенел звонок, на перемену всех детей выгнали из класса и проветрили комнату. И все это вы можете сделать.
Но делать все же что-то надо. Не кормить. Поить. Проветривать…
Тем не менее, когда у вашего ребенка побежали сопли все-таки что-то надо делать. Повышенная температура, насморк — способы борьбы организма, но все это очень мешает жить. Печень! Вот главный орган системы иммунитета. Главный орган, который синтезирует белки. Те самые иммуноглобулины, которые защищают организм от инфекции. Но! Внимание! Чем больше на печень нагрузка едой, тем меньше ее способность синтезировать иммуноглобулин. Главное правило лечения ребенка, больного ОРЗ, не кормить его пока он не закричит: «мама, я тебя съем». Это очень трудно понять! Потому что, когда ребенок заболевает, вокруг него ходят целые хороводы бабушек и мам с просьбой съесть хотя бы ложечку.
Следить за тем, чтобы в детских садах и школах увлажнялось и проветривалось. Чтобы влажность и температура контролировалась. Чтобы, когда прозвенел звонок, на перемену всех детей выгнали из класса и проветрили комнату. И все это вы можете сделать.
Но делать все же что-то надо. Не кормить. Поить. Проветривать…
Тем не менее, когда у вашего ребенка побежали сопли все-таки что-то надо делать. Повышенная температура, насморк — способы борьбы организма, но все это очень мешает жить. Печень! Вот главный орган системы иммунитета. Главный орган, который синтезирует белки. Те самые иммуноглобулины, которые защищают организм от инфекции. Но! Внимание! Чем больше на печень нагрузка едой, тем меньше ее способность синтезировать иммуноглобулин. Главное правило лечения ребенка, больного ОРЗ, не кормить его пока он не закричит: «мама, я тебя съем». Это очень трудно понять! Потому что, когда ребенок заболевает, вокруг него ходят целые хороводы бабушек и мам с просьбой съесть хотя бы ложечку. Если и кормить, то пища должна быть легкоусвояемая никакого мяса, никаких жирных бульонов. Еда. Теперь обильное питье — это второе важнейшее правило лечения. Какая будет слизь: жидкая или густая? Это зависит от двух факторов: от того какая будет температура и влажность в комнате и сколько он будет пить. Все разрушенные бактерии, вирусы, токсины выходят с мочой. Третье — это воздух, которым ребенок дышит. Теплый и сухой, значит будет куча осложнений.
Итак есть три главных правила в лечении ОРЗ — минимум еды, максимум питья, чистый, прохладный влажный воздух.
Если не пьет? Тут вопрос стоит жестко или вы его напоите, или поедете на капельницу -без вариантов! Что часто происходит? Врач приходит домой и видит ребенка с температурой 38, в сухой жаркой комнате и он уже знает, что сегодня ночью этот ребенок будет в больнице. Еще он знает, что если ребенка напоить, проверить комнату, где он находится и увлажнить ее, все будет хорошо. Но доктор очень сомневается: хватит ли у вас понимания того, что именно это надо сделать? Ему проще вас сразу отправить в больницу, чтобы не быть виноватым.
Если и кормить, то пища должна быть легкоусвояемая никакого мяса, никаких жирных бульонов. Еда. Теперь обильное питье — это второе важнейшее правило лечения. Какая будет слизь: жидкая или густая? Это зависит от двух факторов: от того какая будет температура и влажность в комнате и сколько он будет пить. Все разрушенные бактерии, вирусы, токсины выходят с мочой. Третье — это воздух, которым ребенок дышит. Теплый и сухой, значит будет куча осложнений.
Итак есть три главных правила в лечении ОРЗ — минимум еды, максимум питья, чистый, прохладный влажный воздух.
Если не пьет? Тут вопрос стоит жестко или вы его напоите, или поедете на капельницу -без вариантов! Что часто происходит? Врач приходит домой и видит ребенка с температурой 38, в сухой жаркой комнате и он уже знает, что сегодня ночью этот ребенок будет в больнице. Еще он знает, что если ребенка напоить, проверить комнату, где он находится и увлажнить ее, все будет хорошо. Но доктор очень сомневается: хватит ли у вас понимания того, что именно это надо сделать? Ему проще вас сразу отправить в больницу, чтобы не быть виноватым. Половина направлений в больницу связана с тем, что доктор и мама не могут договориться: врач не знает ваши способности, а вы вообще не знаете что делать. Так вот хочу, чтобы вы поняли. Когда ребенок заболевает, не главное — послать папу в аптеку. Главное — немедленно начать ребенка лечить. Только лечение — это не таблетки, надо немедленно тепло его одеть, включить увлажнитель воздуха, закрыть батарею, потому что спать хорошо здоровому при + 20 градусах, а при ОРВ лучше + 18. Конечно, ни в коем случае ребенок не должен мерзнуть. Что еще? Наварить ведро компота. Пусть чай, минеральная вода, что хотите. Лишь бы пил, что соглашается пить.
Как напоить того, кого в принципе трудно уговаривать и мотивировать (если ему 5 месяцев, например). Берется одноразовый шприц: один держит ребенка, другой льет, но не прямо, а на внутреннюю боковую поверхность щеки. Ребенок орет и плюется, а вы заливаете. И ровно через 5 минут он понимает, что проглотить проще, чем плеваться. Но вы должны четко понимать: да мы совершаем насилие, но ради блага ребенка.
Половина направлений в больницу связана с тем, что доктор и мама не могут договориться: врач не знает ваши способности, а вы вообще не знаете что делать. Так вот хочу, чтобы вы поняли. Когда ребенок заболевает, не главное — послать папу в аптеку. Главное — немедленно начать ребенка лечить. Только лечение — это не таблетки, надо немедленно тепло его одеть, включить увлажнитель воздуха, закрыть батарею, потому что спать хорошо здоровому при + 20 градусах, а при ОРВ лучше + 18. Конечно, ни в коем случае ребенок не должен мерзнуть. Что еще? Наварить ведро компота. Пусть чай, минеральная вода, что хотите. Лишь бы пил, что соглашается пить.
Как напоить того, кого в принципе трудно уговаривать и мотивировать (если ему 5 месяцев, например). Берется одноразовый шприц: один держит ребенка, другой льет, но не прямо, а на внутреннюю боковую поверхность щеки. Ребенок орет и плюется, а вы заливаете. И ровно через 5 минут он понимает, что проглотить проще, чем плеваться. Но вы должны четко понимать: да мы совершаем насилие, но ради блага ребенка. Да, это основа педагогики: мы им запрещаем, мы их заставляем, но нам некуда деваться. Или сидите, плачьте вместе с пятимесячным дитем с температурой 40 и ждите, пока у него от температуры и обезвоживании начнутся судороги… Зато вы будете демократичны…
Когда ребенок заболевает, поверьте нам есть чем заняться: мыть, проветривать, варить, поить, снова мыть, поить, проветривать. Но! Почему-то ментально считается, что это не лечение! Лечение — это, когда папа рванул в аптеку и принес что-то такое необычное красного цвета и там написано, что оно для иммунитета и от всего… И вот когда вы даете ребенку такое — то вы чувствуете себя полноценными мамами. А если доктор пришел и сказал: так! не кормить, поить, увлажнить, проветрить — развернулся и ушел, — то это не доктор! «Вы дайте, — скажет мамаша, — доктора, который направит на консультацию, заставит сдать 150 анализов, запричитает «ой-ой-ой, что-то тут не так» и давайте пусть вас в больнице послушают». Вот это доктор!
Причина возникновения воспаления легких.
Да, это основа педагогики: мы им запрещаем, мы их заставляем, но нам некуда деваться. Или сидите, плачьте вместе с пятимесячным дитем с температурой 40 и ждите, пока у него от температуры и обезвоживании начнутся судороги… Зато вы будете демократичны…
Когда ребенок заболевает, поверьте нам есть чем заняться: мыть, проветривать, варить, поить, снова мыть, поить, проветривать. Но! Почему-то ментально считается, что это не лечение! Лечение — это, когда папа рванул в аптеку и принес что-то такое необычное красного цвета и там написано, что оно для иммунитета и от всего… И вот когда вы даете ребенку такое — то вы чувствуете себя полноценными мамами. А если доктор пришел и сказал: так! не кормить, поить, увлажнить, проветрить — развернулся и ушел, — то это не доктор! «Вы дайте, — скажет мамаша, — доктора, который направит на консультацию, заставит сдать 150 анализов, запричитает «ой-ой-ой, что-то тут не так» и давайте пусть вас в больнице послушают». Вот это доктор!
Причина возникновения воспаления легких. Вообще-то, это вы — мама…
Когда у ребенка возникло воспаление легких то в последнюю очередь виноват человек, который пришел к вам его послушать. Воспаление легких возникло от того, что вы не напоили, не увлажнили, не проветрили, не восполнили потерю жидкости.
Ибо причина воспаления легких — это когда в легких засыхает комок слизи, который перекрывает бронх и прекращается нормальная вентиляции воздуха. Там оседают микробы, и начинается воспаление. Когда слизь засохла в пазухах носа. Это будет что? Гайморит! Когда слизь засохла в трубе между ухом и носом. Отит. Когда слизь засохла в гортани. Круп! Когда в бронхах. Бронхит! Когда слизь перекроет бронх — это и будет воспаление легких. Из-за чего засыхает слизь? Мы уже знаем: как помочь ребенку.
Засохла в легких слизь и ребенок кашляет. Это что? Бронхит. Бронхит вызывает что? Вирусы! То есть 98% бронхитов — это вирусы. Но я про детские бронхиты. Поэтому 98 % бронхитов не должны лечиться никакими антибиотиками. Если в легких засохла слизь и нарушается проходимость бронхов — это называется обструктивный бронхит.
Вообще-то, это вы — мама…
Когда у ребенка возникло воспаление легких то в последнюю очередь виноват человек, который пришел к вам его послушать. Воспаление легких возникло от того, что вы не напоили, не увлажнили, не проветрили, не восполнили потерю жидкости.
Ибо причина воспаления легких — это когда в легких засыхает комок слизи, который перекрывает бронх и прекращается нормальная вентиляции воздуха. Там оседают микробы, и начинается воспаление. Когда слизь засохла в пазухах носа. Это будет что? Гайморит! Когда слизь засохла в трубе между ухом и носом. Отит. Когда слизь засохла в гортани. Круп! Когда в бронхах. Бронхит! Когда слизь перекроет бронх — это и будет воспаление легких. Из-за чего засыхает слизь? Мы уже знаем: как помочь ребенку.
Засохла в легких слизь и ребенок кашляет. Это что? Бронхит. Бронхит вызывает что? Вирусы! То есть 98% бронхитов — это вирусы. Но я про детские бронхиты. Поэтому 98 % бронхитов не должны лечиться никакими антибиотиками. Если в легких засохла слизь и нарушается проходимость бронхов — это называется обструктивный бронхит. Правда, недоумеваю, как Вы сумела разлядеть надгортанник — обычно для этого требуются инструменты или недюжинные усилия врача). Если микробов или вирусов немного, может протекать только местная воспалительная реакция; а общую в виде повышения Т организм считает нецелесообразным применять.
Нет ли у малышки увеличенной носоглоточной миндалины (аденоидов)? При переохлаждении, инфекции, аллергии они могут увеличиваться, отекать, вырабатывать много слизи. Она сползает по задней стенке глотки вниз — и ночью вызывает кашель. Правда, в этом случае у ребёнка будет ещё и затруднённое носовое дыхание ( дышит во сне ртом).
Второй вариант — на могла ли девочка вдохнуть или сначала засунуть в нос, в рот, а потом уже вдохнуть какой-то мелкий предмет? Это очень нежелательный вариант — но забывать о нём тоже не стОит.
В любом случае сначала (в первые 2-3 дня) всегда бывает сухой кашель, потом он сменяется влажным. На стадии влажного кашля, помимо того, что Вы совершенно правильно делаете, можно применять отхаркивающие средства.
Правда, недоумеваю, как Вы сумела разлядеть надгортанник — обычно для этого требуются инструменты или недюжинные усилия врача). Если микробов или вирусов немного, может протекать только местная воспалительная реакция; а общую в виде повышения Т организм считает нецелесообразным применять.
Нет ли у малышки увеличенной носоглоточной миндалины (аденоидов)? При переохлаждении, инфекции, аллергии они могут увеличиваться, отекать, вырабатывать много слизи. Она сползает по задней стенке глотки вниз — и ночью вызывает кашель. Правда, в этом случае у ребёнка будет ещё и затруднённое носовое дыхание ( дышит во сне ртом).
Второй вариант — на могла ли девочка вдохнуть или сначала засунуть в нос, в рот, а потом уже вдохнуть какой-то мелкий предмет? Это очень нежелательный вариант — но забывать о нём тоже не стОит.
В любом случае сначала (в первые 2-3 дня) всегда бывает сухой кашель, потом он сменяется влажным. На стадии влажного кашля, помимо того, что Вы совершенно правильно делаете, можно применять отхаркивающие средства. В педиатрии обычно рекомендуют лазолван и те микстуры, что изготовлены на основе чабреца, подорожника, алтея, солодки — если конечно, на эти растения нет аллергии. Можно использовать ингаляции с водой или 1-2% содовым раствором.
На этом сайте есть статьи о кашле и народных методах его лечения. Если хотите, почитайте. Надо на странице консультанта «кликнуть» по кнопке «все статьи автора» – и в открывшемся перечне выбрать нужные. Буду рада, если что-то вам пригодится. А в понедельник покажитесь лечащему врачу. Не болейте!
В педиатрии обычно рекомендуют лазолван и те микстуры, что изготовлены на основе чабреца, подорожника, алтея, солодки — если конечно, на эти растения нет аллергии. Можно использовать ингаляции с водой или 1-2% содовым раствором.
На этом сайте есть статьи о кашле и народных методах его лечения. Если хотите, почитайте. Надо на странице консультанта «кликнуть» по кнопке «все статьи автора» – и в открывшемся перечне выбрать нужные. Буду рада, если что-то вам пригодится. А в понедельник покажитесь лечащему врачу. Не болейте! Высокий профессионализм и большой опыт работы детских лор-врачей нашего центра позволяет оказывать качественную медицинскую помощь, как при острых формах заболеваний, так и в порядке диспансерных осмотров.
Высокий профессионализм и большой опыт работы детских лор-врачей нашего центра позволяет оказывать качественную медицинскую помощь, как при острых формах заболеваний, так и в порядке диспансерных осмотров.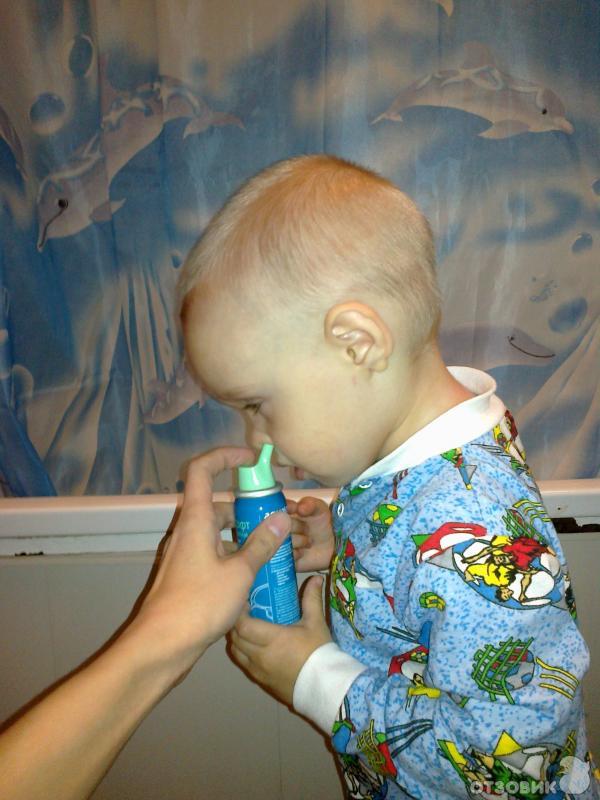 Такой метод нанесения называется «дозированием через материнские руки».
Такой метод нанесения называется «дозированием через материнские руки».
 Он не загрязнен, а значит не дает скапливаться инфекции, проникать ей внутрь организма. Регулярные промывания носа снижают частотность инфекционных заболеваний. Носовая полость увлажняется, поэтому реже происходят незначительные кровотечения.
Он не загрязнен, а значит не дает скапливаться инфекции, проникать ей внутрь организма. Регулярные промывания носа снижают частотность инфекционных заболеваний. Носовая полость увлажняется, поэтому реже происходят незначительные кровотечения. Лучше выбрать клизму такого цвета, чтобы не перепутать.
Лучше выбрать клизму такого цвета, чтобы не перепутать.
 Дозировка растительных экстрактов, отваров или масел может быть неверной. Определить насколько они безопасны невозможно, ввиду отсутствия медицинских исследований.
Дозировка растительных экстрактов, отваров или масел может быть неверной. Определить насколько они безопасны невозможно, ввиду отсутствия медицинских исследований. Грудничкам всегда следует уменьшать концентрацию веществ.
Грудничкам всегда следует уменьшать концентрацию веществ. Затем спринцовку нужно разжать, высасывая при этом лишнюю жидкость и слизь. Этот пункт поможет и в том случае, когда малыш еще не умеет самостоятельно высмаркиваться.
Затем спринцовку нужно разжать, высасывая при этом лишнюю жидкость и слизь. Этот пункт поможет и в том случае, когда малыш еще не умеет самостоятельно высмаркиваться.

 Департамент здравоохранения сообщает о 522 новых случаях коронавируса, новых случаев смерти нет
Департамент здравоохранения сообщает о 522 новых случаях коронавируса, новых случаев смерти нет Чем больше они слышат ваш голос, тем больше они привыкнут вас слушать и начнут понимать, что вы говорите.
Чем больше они слышат ваш голос, тем больше они привыкнут вас слушать и начнут понимать, что вы говорите.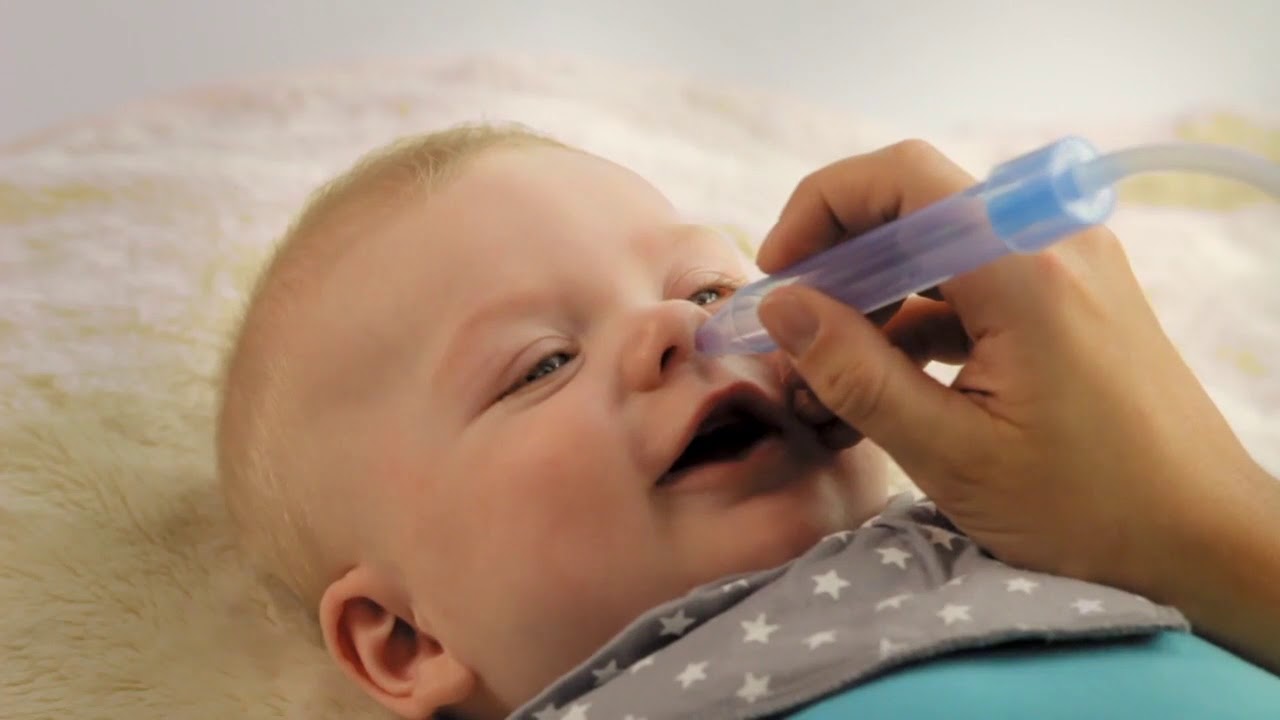
 Но у большинства людей носы обычно не вызывают особого интереса, — говорит он. «Теперь это центр внимания людей».
Но у большинства людей носы обычно не вызывают особого интереса, — говорит он. «Теперь это центр внимания людей». ( СН: 2/3/20 ).
( СН: 2/3/20 ). «Мыльный раствор может вымыть вирусы из носа или удалить их защитный внешний слой и инактивировать их», — говорит Джастин Тернер, хирург и ринолог, назальный и синусовый хирург и один из исследователей, проводящих испытания в Университете Вандербильта в Нэшвилле.
«Мыльный раствор может вымыть вирусы из носа или удалить их защитный внешний слой и инактивировать их», — говорит Джастин Тернер, хирург и ринолог, назальный и синусовый хирург и один из исследователей, проводящих испытания в Университете Вандербильта в Нэшвилле. Однако исследователи не проводили расследования нового коронавируса, и нет никаких указаний на то, что продукты могут предотвратить Covid-19.
Однако исследователи не проводили расследования нового коронавируса, и нет никаких указаний на то, что продукты могут предотвратить Covid-19.


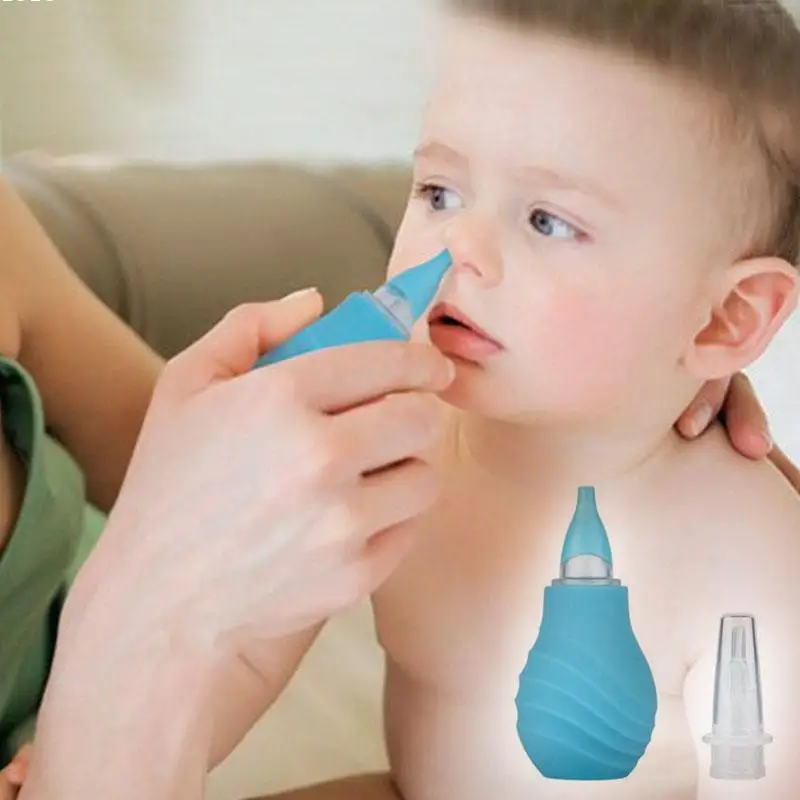
 Мейерс объясняет, что внешняя оболочка их вирусов и SARS-CoV-2 настолько генетически схожи, что результаты должны означать, что COVID-19 также станет неактивным после воздействия полосканий.
Мейерс объясняет, что внешняя оболочка их вирусов и SARS-CoV-2 настолько генетически схожи, что результаты должны означать, что COVID-19 также станет неактивным после воздействия полосканий.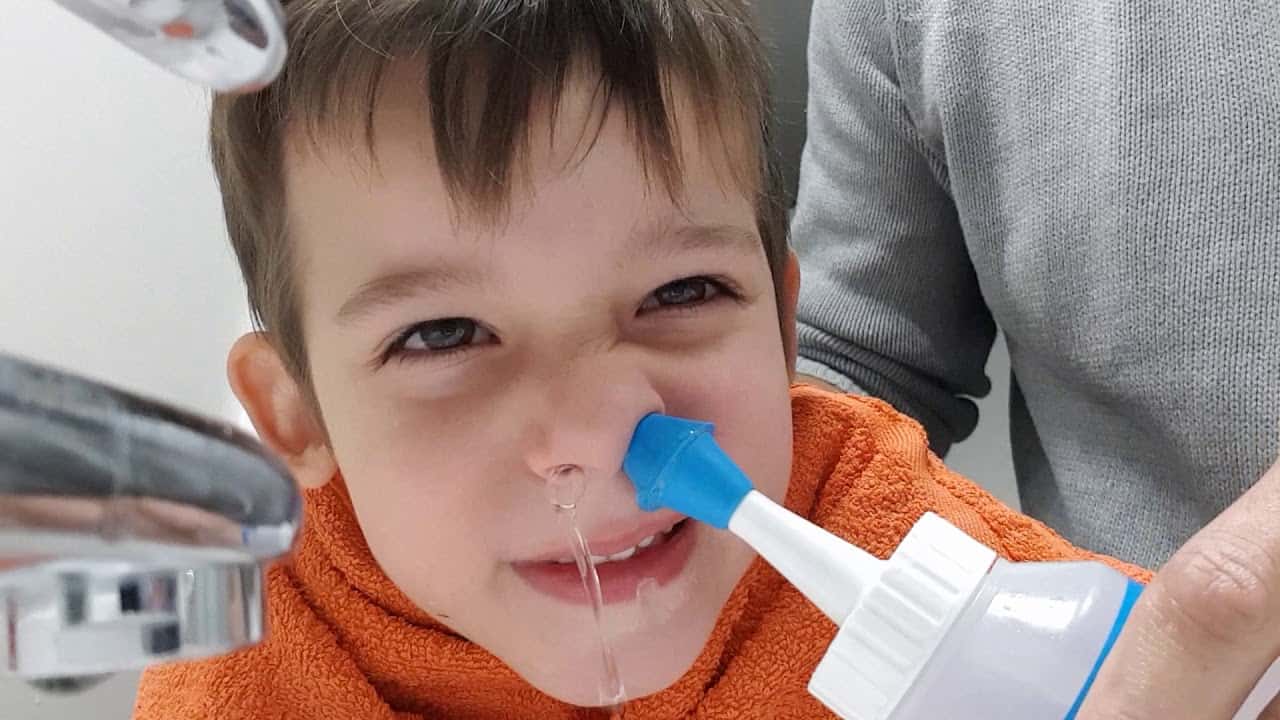 Помимо улучшения дренажа носовых пазух, FESS может быть полезен, удаляя воспаленные или инфицированные ткани, такие как полипы из носовых пазух, а также позволяет лучше проникать в носовые спреи и полоскания, так как пазухи будут более открытыми после операции.
Помимо улучшения дренажа носовых пазух, FESS может быть полезен, удаляя воспаленные или инфицированные ткани, такие как полипы из носовых пазух, а также позволяет лучше проникать в носовые спреи и полоскания, так как пазухи будут более открытыми после операции.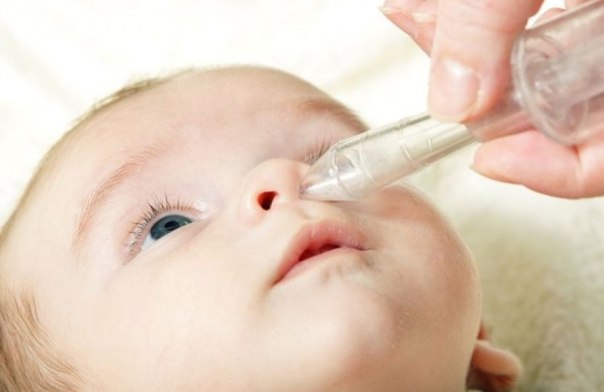 Она уменьшится в течение двухнедельного периода, особенно если полоскания солевым раствором используются, как описано.После операции могут быть назначены антибиотики для лечения инфекции, если они отмечены во время операции.
Она уменьшится в течение двухнедельного периода, особенно если полоскания солевым раствором используются, как описано.После операции могут быть назначены антибиотики для лечения инфекции, если они отмечены во время операции.











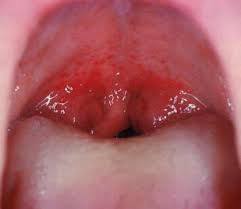

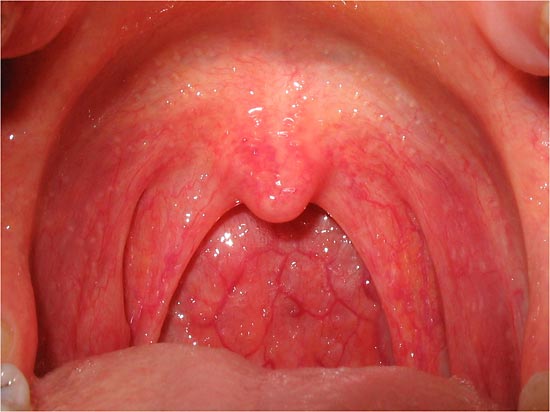
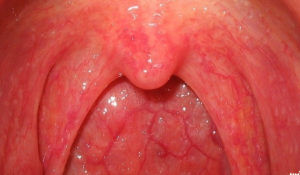



 Определить наличие патологических процессов в ЛОР-органах можно по поведению ребенка и косвенным проявлениям болезни. При подозрении воспаления слизистых оболочек глотки нужно провести самостоятельный осмотр ротовой полости.
Определить наличие патологических процессов в ЛОР-органах можно по поведению ребенка и косвенным проявлениям болезни. При подозрении воспаления слизистых оболочек глотки нужно провести самостоятельный осмотр ротовой полости. О развитии септического воспаления в воздухоносных путях в большинстве случаев свидетельствует проявление характерной симптоматической картины. Патогены отравляют детский организм метаболитами, вследствие чего проявляются общие признаки интоксикации. Если маленькие дети болеют, о наличии патологических процессов в органах дыхания чаще всего сигнализируют:
О развитии септического воспаления в воздухоносных путях в большинстве случаев свидетельствует проявление характерной симптоматической картины. Патогены отравляют детский организм метаболитами, вследствие чего проявляются общие признаки интоксикации. Если маленькие дети болеют, о наличии патологических процессов в органах дыхания чаще всего сигнализируют: Самолечение может привести к развитию паратонзиллярного абсцесса, трахеита и других заболеваний.
Самолечение может привести к развитию паратонзиллярного абсцесса, трахеита и других заболеваний. увеличение небных миндалин – признак септического воспаления воздухоносных путей;
увеличение небных миндалин – признак септического воспаления воздухоносных путей; Многие родители ошибочно полагают, что могут самостоятельно справиться с «обычной простудой». Однако нерациональный прием медикаментов может существенно ухудшить самочувствие ребенка и вызвать опасные осложнения.
Многие родители ошибочно полагают, что могут самостоятельно справиться с «обычной простудой». Однако нерациональный прием медикаментов может существенно ухудшить самочувствие ребенка и вызвать опасные осложнения.