Запах из уха у ребенка: неприятный аромат у грудничка
Введение
Случаются ситуации, при которых родители замечают неприятный запах из уха у ребенка.
Чаще всего при этом возникает беспокойство о состоянии малыша.
Однако такое положение может быть нормальным состоянием и проходить самостоятельно. Но есть также ситуации, когда причиной запаха из уха могут стать внешние раздражители или заболевания внутреннего уха.
Причины
В норме у здорового человека из ушей пахнуть не должно. Если присутствует даже легкий запах, то это говорит о дисбалансе организма или каком-либо заболевании.
- Нарушение обмена веществ. Оно напрямую связано с изменениями в функции щитовидной железы.
Также нарушения могут возникать из-за отсутствия рационального питания или неправильного образа жизни. Например, голодание или переедание, малоактивный образ жизни.
- Подростковый возраст может спровоцировать появление запаха, так как происходит гормональная перестройка организма.
- Грибковые заболевания вызванные стафилококком, стрептококком.
Причинами такого заболевания могут стать ушибы, нарушение ушной микрофлоры.
Распознать заболевание легко у человека появляется зуд, боль, отек, снижение слуха, налет или выделения из ушной раковины, высокая температура.
При таких серьезных симптомах необходимо немедленно обращаться к специалисту. Ведь излечить такие бактерии, как стафилококк довольно сложно.
- Мирингит – это воспаление барабанной перепонки, которое сопровождается существенным снижением слуха. Вызвать такое заболевание могут осложнения после гриппа, а также нанесение травмы наружного уха.
При развитии заболевания образуются пузырьки, наполненные жидкостью. При лечении они лопаются, и жидкость выделяется в область наружного уха, что и вызывает неприятный запах гнили.
При возникновении мирингита человек ощущает стреляющие боли, выделения из ушного прохода, а также небольшое снижение слуха.
В любом случае с подозрением на такое заболевание следует обратиться к отоларингологу, так как только он сможет просмотреть целостность барабанной перепонки и назначить правильное решение.
- Серная пробка образуется, когда ушная сера скапливается в большом количестве в слуховом проходе. Это приводит к распространению бактерий и неприятного запаха.
- Простудные заболевания ушей. При них образуются фурункулы, которые в процессе созревания лопаются и выделяется гной, что доставляет неприятный гнилой запах.
- Наружный и средний отит могут вызывать запах. Отитам чаще подвержены дети до 10 лет, так как строение уха у них отличается от взрослых, и туда легко попадают бактерии.
Задерживаясь внутри уха, под действием тепла они начинают интенсивно размножаться, что приводит к воспалению. Оно сопровождается сильными болевыми ощущениями в ушной раковине, повышением температуры.
В этом случае следует обязательно обратиться к отоларингологу для постановки точного диагноза и назначения лечения.
У грудничка
Происхождение запаха из уха у малыша может иметь различный характер. Чаще всего появление запаха не связано именно с органом слуха. Однако бывает и так, что возникает воспалительный процесс.
- Отсутствие ухода за ушами грудничка. Пожалуй, самое распространенное явление. Педиатры остерегают молодых родителей, что чистить уши малышам надо аккуратно и без использования ватных палочек и других предметов.
Вследствие этого многие молодые мамы просто боятся навредить малышу, и поэтому игнорируют чистку ушей или попросту отказываются от нее.
- Наличие в ушах у ребенка жидкости. Если это происходит во время купания, то, как правило, запаха не возникает.
Однако бывают случаи, когда в уши ребенка попадает грудное молоко или молочная смесь посредством срыгивания.
Это случается из-за неправильного прикладывания малыша к груди, а также при постоянном нахождении в горизонтальном положении. При возникновении такой ситуации из уха чувствуется кислый запах молока.
Для того чтобы избавиться от него необходимо нормализовать грудное вскармливание и не забывать носить ребенка в вертикальном положении до образования отрыжки.
- Запах от пота. Груднички часто потеют. При этом это происходит не только из-за перегрева, но и при еде. Пот скапливается в складках новорожденного, а также за ушами, в связи с этим и возникает неприятный запах.
- Наличие инородного тела в слуховом проходе. Постороннее тело затрудняет отхождение серы и может, образовывается пробка.
Как правило, в такой ситуации будет не только неприятный запах из ушной раковины, но и беспокойство малыша из-за дискомфорта и развития инфекции.
Определить это сложно, так как грудничок еще маленький он не сможет сообщить об этом родителям.
- Заболевания ушей. Это может быть отит среднего уха или наружный, различные грибковые заболевания слухового прохода.
Иммунитет новорожденного еще находиться в стадии формирования. Поэтому любые вирусы и бактерии с легкостью проникают в организм через носоглотку, вызывая воспаление среднего уха.
Грибковая инфекция у малышей чаще всего вызвана кандидозным поражением и видна невооруженным взглядом. Заглянув в ушной проход можно увидеть покраснения, отек, а также желтый налет.
При этом у малыша может подниматься температура, он будет вялым, а также постоянно трогать ушки и тереть их.
- Неприятный запах может появиться из-за неправильного питания, а именно недостатка витамина А и В.
- Аллергические реакции. У новорожденных очень часто возникает аллергия на еду. При этом образуются корочки по всему телу, также они могут возникать и за ушами.
Такие образования мокнут, и появляется неприятный запах. Чтобы избежать их нужно правильно подбирать смесь, а если на грудном вскармливании, то соблюдать диету.
Рассмотрев причины неприятного запаха у новорожденных можно сделать вывод, что избавиться от него можно в домашних условиях просто соблюдая правила кормления, и своевременно проводя гигиенические процедуры.
Однако в случае подозрения на заболевания слухового прохода следует обратиться к специалисту. Так как не правильное или отсутствие лечения отита и грибковой инфекции может привести к серьезным последствиям, таким как ухудшение или потеря слуха.
У детей старшего возраста
Как правило, виновником неприятного запаха из ушей у детей старшего возраста могут быть такие же, как и у малышей, но есть и свои особенности.
- Несбалансированное питание приводит к нехватке витаминов – это может являться поводом неприятного запаха.
Многие дети старшего возраста начинают пренебрегать сладостями, фаст-фудом, газировками, чипсами и другими не полезными продуктами.
- Отсутствие гигиенических мероприятий по чистке ушей. Когда родители перестают контролировать своих детей, они попросту забывают чистить уши.
- Инфекционные заболевания ушей могут проявляться у деток старшего возраста.
- Простудные заболевания с появлением гнойных прыщиков.
- Возрастные особенности, при которых происходит сбой работы желез секреции. Это явление провоцирует увеличение количества ушной серы, которая и вызывает запах.
Заключение
Для избавления от запаха из ушей изначально необходимо определить причину его возникновения и только потом приступать к лечению.
В любом случае к запаху из ушей нужно относиться настороженно, и не откладывать визит к отоларингологу.
Только врач сможет выявить правильную причину появления неблагоприятного запаха и назначить верное лечение, которое быстро и эффективно избавит ребенка от запаха из ушей.
возможные причины его появления у ребенка и способы устранения
Если из уха у новорожденного или грудного ребенка неприятно пахнет, это обязательно должно насторожить родителей. Малышу необходима срочная помощь отоларинголога. Причиной запаха чаще всего становится заболевание или попадание мелкого предмета внутрь ушка ребенка.
Известно, что ушная боль самая сильная, а отит, который вызывает ее, очень часто бывает у детей до 4 лет. Ни в коем случае нельзя заниматься самолечением, а уж тем более использовать рецепты народных целителей, не определив причины запаха. Это лишь затянет течение болезни и приведет к осложнениям.


Основные причины неприятного запаха из ушей
Неприятный запах из ушей грудничка возникает по причине неправильной гигиены, ЛОР-заболеваний и попадании постороннего предмета. Наличие гнилостного запаха, повышение температуры и боль всегда говорят о наличии воспалительного процесса. Большую роль в появлении заболеваний ушей играет сниженный иммунитет, что способствует быстрому распространению инфекции.
Погрешности в уходе за малышом
Необходимо регулярно по мере загрязнения очищать наружное ухо от грязи ватными дисками или турундами. При этом запрещается использовать ватные палочки для удаления избытка серы. У грудничка легко повредить барабанную перепонку, что приведет к снижению слуха. К тому же очищение ватными палочками приносит обратный эффект – сера еще глубже попадает внутрь уха, образуя пробку. Часто такой уход приводит к развитию отита.


Не стоит и слишком часто чистить слуховой проход. Сера выполняет защитную функцию, она противостоит микробам и вирусам, не дает попасть внутрь уха пыли, воде и грязи. Если ее полностью убрать, то для проникновения возбудителей заболеваний не будет никакой преграды.
Возможные заболевания, вызывающие этот симптом
- Наружный отит. Бактерии, которые размножаются в слуховом проходе, выделяют специфический неприятный запах. Ему сопутствуют высокая температура, болевые ощущения в ухе, головные боли, выделение гноя.
- Отомикоз, или грибковый отит. Он имеет те же симптомы, что и бактериальный отит. К ним добавляется корочка в середине уха, которая возникает при разрастании грибкового возбудителя.
- Воспаление эпидермиса в ухе, вызванное стафилококковой инфекцией. Размножению микроорганизмов способствуют отсутствие гигиены и ослабление организма.
- Фурункулез. Образуется в наружной части слухового прохода. Ему тоже присуще гнойное отделяемое. Часто он возникает при снижении иммунитета ребенка.
Инородное тело в ушном проходе
Попадание постороннего предмета в ухо часто провоцирует развитие грибкового или бактериального отита. Важно, чтобы вокруг малыша не было мелких предметов, которые он может засунуть в слуховой проход. Чаще всего детки засовывают в уши бусины, горошины, детали конструктора, фруктовые косточки, иногда в ушко попадает насекомое.
Хорошо, когда предмет можно достать рукой или пинцетом в домашних условиях. Чаще при попытке извлечь его самостоятельно, происходит проталкивание еще глубже, травмируется барабанная перепонка.
Способы устранения проблемы


За состоянием грудничка до года родители должны внимательно следить. Детки не способны описать, что их беспокоит, но по некоторым признакам можно определить, что причина заключается именно в дискомфорте в области уха. При отите малыш теребит ушки, часто при этом плачет, снижается слух.
В любом случае, заметив появление неприятного запаха из ушей малыша, нужно скорее обратиться к доктору. В зависимости от причины заболевания, специалист назначает:
- ушные капли (Отинум, Софрадекс) для лечения воспаления;
- мазь Акридерм при грибковом поражении;
- средства местной анестезии при сильных болях;
- при фурункулезе используются компрессы с дезинфицирующими мазями и антибактериальная терапия.
В домашних условиях ушные раковины можно протирать настоем череды или Фурацилином. Если в ухо попало инородное тело, надо как можно скорее его удалить. У детского отоларинголога есть необходимые инструменты, чтобы избавить малыша от постороннего предмета, не повредив орган слуха.

 Врач-педиатр 2 категории, аллерголог-иммунолог, окончила БГМУ Федерального агентства по здравоохранению и социальному развитию. Подробнее »
Врач-педиатр 2 категории, аллерголог-иммунолог, окончила БГМУ Федерального агентства по здравоохранению и социальному развитию. Подробнее »Поделитесь с друьями!
Запах из уха у ребенка: возможные причины
Некоторые родители замечают время от времени запах из уха у своего ребенка. Такое проявление может быть вполне безобидным и проходить самостоятельно, а иногда причиной становятся внешние влияния на организм или же процессы за пределами органов слуха. Насторожиться следует, если у вас есть опасения относительно развития воспаления. В этом случае незамедлительная врачебная консультация поможет избежать множества негативных последствий.

Внешние факторы
В некоторых случаях, в особенности у маленьких детей, неприятный запах может возникнуть по причинам, которые не связаны напрямую с органами слуха. Они могут иметь разовый характер или возникать в силу происходящих изменений в организме.
Внешними причинами, вызывающими у ребенка неприятный запах из уха, являются:
- попадание жидкости в ухо;
- потница;
- аллергия;
- гормональная перестройка.
Первый фактор не всегда означает, что вглубь уха попала именно вода. У грудничков может наблюдаться кислый зловонный запах из-за затекания рвотных масс. В положении лежа малыш срыгивает пищу и часть этих масс растекается по щечкам и скапливается возле уха. При наличии такой проблемы нужно позаботиться о подборе питания, которое снизит вероятность частых срыгиваний. Также нужно держать ребенка столбиком после приема пищи. Укладывать спать младенца следует на пеленку, а не на подушку.

Другая причина – потница. Она проявляется покраснениями в тех местах, где имеются кожные складки, в том числе и за ушами. Обуславливается перегревом и запреванием тела. Если имеется сыпь и зуд, возможно, это диатез или дерматит. Подобные проявления аллергии на разные вещества вызывают запах из-за образования мокнущих участков и корочек.
В младшем возрасте, в также в подростковом периоде усиление запаха может быть следствием гормональной перестройки. После завершения процесса это явление исчезнет само собой.
Внутриушные причины
Помимо вышеупомянутых причин, спровоцировать специфический запах могут и другие факторы, которые непосредственно связаны с процессами, происходящими внутри органов слуха. К ним относятся:
- закупорка прохода инородным предметом;
- скопление серы;
- попадание инфекции.
При закупорке ушного прохода усложняется эвакуация загрязнений. Также при повреждении тканей увеличивается риск развития воспалений. Посторонний предмет может быть источником инфекции, в том числе и грибковой.
Сера при большом скоплении, особенно если прошло много времени после предыдущей чистки, также приобретает неприятный запах.

Инфекция может проникнуть в ухо ребенка разными путями. Чаще всего это происходит при наличии простудного заболевания и воспалении носоглотки. Из-за специфики анатомического строения евстахиевой трубы в раннем возрасте, вредные микроорганизмы с легкостью проникают в среднее ухо и провоцируют средний отит. Именно поэтому подобные заболевания часто являются осложнениями простуды, гриппа, ангины или банального насморка. Кроме того, бактерии могут быть занесены и во внешнее ухо при выполнении гигиенических процедур. Следует использовать чистые ушные палочки с ограничителями и не углубляться дальше, чем это допустимо.
При наличии проблемы, у ребенка из ушка пахнет в основном рыбой, гнилью или чем-то кислым. Грибковые бактерии, стафилококк, гемофильная палочка и другие микроорганизмы имеют специфическое проявление, что облегчает постановку диагноза. Также обратите внимание на наличие выделений. Гнойные примеси указывают на разрушающее действие бактерий на ткани. Кровянистые вкрапления могут быть признаком серьезной патологии или наличия травмы уха. А вот выделение жидкости и обнаружение налета на ушах – это верный симптом отомикоза.

Способы устранения проблемы
В зависимости от того, какие причины вызвали у вашего ребенка специфический запах из ушей, лечение этого симптома может кардинально отличаться. Для начала следует рассмотреть более распространенные и относительно безобидные ситуации, связанные с внешними влияниями.
При попадании в ухо рвотных масс необходимо наладить принцип кормления малыша. Держать ребенка нужно на руках, но не укладывать строго в горизонтальное положение. После завершения кормления подержите его в позе столбика и слегка похлопайте по спинке. Малыш срыгнет воздух и частички пищи. После этого можно уложить его в кроватку.

При выявлении покраснения кожи и сыпи следует подозревать аллергию или потницу. Обязательно обеспечьте доступ воздуха к коже ушей. Для предотвращения запревания используют присыпку и специальные мази. Также для снятия отечности применяют отвары трав, например, ромашку, шалфей или череду. Исключите контакт малыша с аллергенами и откорректируйте его рацион. Кормящим мамам нужно обратить внимание на свое меню.
Любые действия нужно согласовывать с педиатром, так как неопытные родители могут навредить ребенку самолечением.
Если запах достаточно неприятный, чтобы подозревать нагноение, без визита к ЛОРу не обойтись. Врач определит причину возникновения воспаления и его типа, а также назначит нужные лекарства. Осложняется ситуация тем, что многие медикаменты противопоказаны к использованию до определенного возраста.
Часто маленьких детей беспокоит инфекция или грибок, которые были занесены при попадании инородного предмета в слуховой проход. Нужно ограничить контакт ребенка с мелкими предметами и следить за гигиеной его ушей. Для лечения нужно использовать специальные препараты, направленные на уничтожение возбудителя болезни. Также позаботьтесь об укреплении иммунитета крохи.

Для восстановления здоровья после лечения антибиотиками, необходимо обеспечить ребенку достаточное количество питательной пищи. Особенно обратите внимание на натуральные чаи и компоты, фрукты и овощи. Частично компенсировать недостаток витаминов и минералов можно посредством введения этих элементов в рацион кормящей мамы. Для деток, находящихся на искусственном вскармливании, подбираются обогащенные каши и молочные смеси.

Для предотвращения повторного возникновения проблемы нужно позаботиться о соблюдении санитарных норм и гигиены, правильном полноценном питании, чаще гулять на свежем воздухе, а также не допускать попадания инфекции в организм. В том числе нужно позаботиться и о здоровье всех членов семьи. При грамотном лечении удается в короткие сроки восстановить нормальное состояние ушей малыша. Поэтому мы настоятельно рекомендуем не заниматься самолечением, а обратиться к специалисту за консультацией.
Запах из ушей у ребенка
Неприятный запах из уха у ребенка может быть обусловлен как наличием воспалительного процесса в ухе, так и недостатком гигиены. Родители, проводя ежедневные купания и туалет ребенка, должны не забывать о том, что в заушной области, так же как и в других крупных складках, может скапливаться продукция потовых и сальных желез, слущенные клетки эпителия. Недостаточно доступные для визуального осмотра заушные складки могут оказаться заполненными данными продуктами жизнедеятельности, что и приводит к развитию определенного запаха из уха у ребенка.
Содержание статьи
Погрешности в уходе

Для грудничков, которые подолгу находятся в горизонтальном положении, именно недостаточный гигиенический уход является наиболее типичным механизмом развития данного симптома. В результате срыгивания молочная смесь стекает в заушную область и там скапливается. При несвоевременных и недостаточных гигиенических процедурах происходит застой и скисание данного продукта с образованием гнилостного запаха.
Таким образом, неприятный запах из уха у грудничка может быть обусловлен накоплением молочнокислых продуктов в области уха. Чтобы избежать развития такого симптома, рекомендуется производить кормление ребенка, держа его под углом, с поднятой головой. Именно такое положение грудничка будет также препятствовать развитию воспалительного процесса в слуховой трубе и среднем ухе.
Воспаление среднего уха
Особый тип кормления новорожденных, а также их анатомические особенности являются предрасполагающими факторами в развитии воспаления среднего уха. Когда кормление осуществляется в горизонтальном положении, риск, что молочная смесь попадает в евстахиеву трубу, увеличивается. Это может привести к застою в слуховой трубе, ее инфицированию и, как следствие, развитию воспаления среднего уха.
Запах из ушей у ребенка, обусловленный средним отитом, является самой опасной причиной развития данного симптома.
 Катаральное воспаление не сопровождается наличием запаха из уха, отсутствует и экссудат в наружном слуховом проходе при таком течении отита. Гнойное воспаление среднего уха характеризуется наличием жидкости в наружном слуховом проходе. Кроме того, может отмечаться характерный неприятный запах из уха у ребенка, причины которого заключаются в гнойной природе экссудата.
Катаральное воспаление не сопровождается наличием запаха из уха, отсутствует и экссудат в наружном слуховом проходе при таком течении отита. Гнойное воспаление среднего уха характеризуется наличием жидкости в наружном слуховом проходе. Кроме того, может отмечаться характерный неприятный запах из уха у ребенка, причины которого заключаются в гнойной природе экссудата.
Заподозрить гнойный отит можно по наличию дополнительных признаков:
- Нарушено общее состояние пациента. Ребенок раздражен, мечется в кровати, крутит головой, вскрикивает;
- Пациент отказывается от приема пищи;
- Отмечается повышение температуры тела.
Учитывая, что запах из уха у грудничка стал отмечаться спустя несколько часов или суток после появления катаральных явлений, причина развития данного симптома становится очевидной. Заключается она в развитии осложнения ОРВИ, воспаления в ухе.
При этом на первый план выходят дополнительные признаки и, прежде всего, боль в ухе. Поскольку ребенок, ввиду своего возраста, не может изложить жалобы, то объективным признаком наличия болевого синдрома является усиление болевых ощущений при надавливании на козелок. В результате таких действий ребенок вскрикивает. Наличие совокупности данных признаков является поводом в ближайшее время проконсультировать ребенка у отоларинголога. Гноетечение является абсолютным показанием для назначения антибиотиков, как в виде ушных капель, так и системного действия.
Наружный отит
Заушная область и наружный слуховой проход являются весьма подходящими местами для развития инфекционного процесса. Присоединение бактериального или грибкового возбудителя способствует развитию наружного отита у детей. В этом случае, помимо некоторого запаха, будет обращать внимание на себя отечность и покраснение очага поражения. Может отмечаться шелушение кожи. Кроме того, при прикосновении к очагу поражения развивается болевой синдром.
 На передний план при наружном отите выходит совокупность разнообразных признаков, не связанных с отсутствием гигиены. В этом случае консультация отоларинголога крайне необходима, поскольку грибковое поражение без должного лечения имеет склонность к распространению.
На передний план при наружном отите выходит совокупность разнообразных признаков, не связанных с отсутствием гигиены. В этом случае консультация отоларинголога крайне необходима, поскольку грибковое поражение без должного лечения имеет склонность к распространению.
Бактериальное воспаление может характеризоваться значительным нарушением общего состояния.
В качестве лекарственных средств могут быть предложены ушные капли или мази с антибактериальным и противогрибковым компонентом. Препарат Кандибиотик, имеющий в своем составе оба компонента, может быть применен только у детей старше 5 лет.
Аллергия
Запах из ушей у грудного ребенка может быть обусловлен и аллергическими процессами, атопическим дерматитом. При грудном вскармливании, вероятнее всего, причинами развития такого состояния является употребление матерью вредных продуктов. Проникая в организм ребенка в составе грудного молока, данные вещества вызывают развитие реакции со стороны кожи. Область поражения при этом может быть локализована на щеках, волосистой части головы. Развитие данной патологии может сопровождаться трещинами, мокнутием кожи, что и приводит к появлению неприятного запаха. Присоединение вторичной инфекции способствует усилению гнилостного запаха.
Данная симптоматика может быть вызвана и развитием потницы. Чрезмерная одежда или пеленание ребенка приводят к его перегреву. В совокупности с недостаточными гигиеническими процедурами это может способствовать развитию данной патологии кожи. Заушная область при этом может быть несколько гиперемированной, отечной, иметь мелкоточечные высыпания.
Инородное тело
 Достаточно опасной причиной появления запаха из ушей является наличие инородного тела в ухе. У новорожденных детей таким предметом может оказаться кусочек ваты, оставшийся там после проведения гигиенических процедур. Длительное наличие его в наружном слуховом проходе в сочетании с ушной серой, а также присоединение инфекционного агента могут вызвать развитие бактериального воспаления и, как следствие, неприятного запаха из уха у ребенка.
Достаточно опасной причиной появления запаха из ушей является наличие инородного тела в ухе. У новорожденных детей таким предметом может оказаться кусочек ваты, оставшийся там после проведения гигиенических процедур. Длительное наличие его в наружном слуховом проходе в сочетании с ушной серой, а также присоединение инфекционного агента могут вызвать развитие бактериального воспаления и, как следствие, неприятного запаха из уха у ребенка.
Таким образом, причинами появления данного симптома у грудничков могут быть следующие патологические состояния:
- отит среднего и наружного уха;
- аллергические состояния;
- инородное тело в наружном слуховом проходе;
- недостаточное соблюдение гигиены.
Такие заболевания, как отиты и аллергические состояния сопровождаются разнообразными сопутствующими признаками, среди которых запах из уха у ребенка уходит на второй план. Кроме того, его появление отмечается спустя какое-то время после развития других, более выраженных симптомов. Ежедневные водные процедуры, периодические протирания данной области отваром череды с дальнейшим высушиванием ее будут способствовать сохранению чистоты и обеспечению полноценного функционирования органа слуха.
Автор: Гаевая Наталья
Источники: medscape.com, health.harvard.edu, medicalnewstoday.com.
возможные причины его появления у ребенка и способы устранения
Основные причины неприятного запаха из ушей
Неприятный запах из ушей грудничка возникает по причине неправильной гигиены, ЛОР-заболеваний и попадании постороннего предмета. Наличие гнилостного запаха, повышение температуры и боль всегда говорят о наличии воспалительного процесса. Большую роль в появлении заболеваний ушей играет сниженный иммунитет, что способствует быстрому распространению инфекции.
Часто такой уход приводит к развитию отита.
Инородное тело
Детки старше полутора лет уже хорошо играют и много времени проводят с любимыми игрушками. У малышей этого возраста нередко наблюдается попадание инородных предметов в слуховые каналы и нос. Если ребёнок засунул в ухо мелкую деталь от игрушки или бусину, то сразу это никак не проявляется, но если такая деталь находилась в ухе слишком долго, то кожа травмируется и развивается воспалительный процесс.
Попадание инородного предмета в ухо часто сопровождается болью и зудом, спустя несколько дней из уха может начать течь сукровица или гной. Это сопровождается зловонным запахом.
Удалять инородное тело из уха должен доктор при помощи специальных медицинских инструментов. Не стоит самостоятельно пытаться достать бусину или другую мелкую деталь из уха. Это может привести к повреждению барабанной перепонки и кровотечению.
Если в ухо попало живое насекомое, то в слуховой проход сначала закапывают масло, а потом удаляют жучка или муху пинцетом.
При аллергии выясняют, что провоцирует аллергическую реакцию, устраняют все контакты малыша с аллергенами и прописывают антигистаминные препараты.
У грудничка
 Происхождение запаха из уха у малыша может иметь различный характер. Чаще всего появление запаха не связано именно с органом слуха. Однако бывает и так, что возникает воспалительный процесс.
Происхождение запаха из уха у малыша может иметь различный характер. Чаще всего появление запаха не связано именно с органом слуха. Однако бывает и так, что возникает воспалительный процесс.
- Отсутствие ухода за ушами грудничка. Пожалуй, самое распространенное явление. Педиатры остерегают молодых родителей, что чистить уши малышам надо аккуратно и без использования ватных палочек и других предметов.
Вследствие этого многие молодые мамы просто боятся навредить малышу, и поэтому игнорируют чистку ушей или попросту отказываются от нее.
Наличие в ушах у ребенка жидкости. Если это происходит во время купания, то, как правило, запаха не возникает.
Однако бывают случаи, когда в уши ребенка попадает грудное молоко или молочная смесь посредством срыгивания.
Это случается из-за неправильного прикладывания малыша к груди, а также при постоянном нахождении в горизонтальном положении. При возникновении такой ситуации из уха чувствуется кислый запах молока.
Для того чтобы избавиться от него необходимо нормализовать грудное вскармливание и не забывать носить ребенка в вертикальном положении до образования отрыжки.
Запах от пота. Груднички часто потеют. При этом это происходит не только из-за перегрева, но и при еде. Пот скапливается в складках новорожденного, а также за ушами, в связи с этим и возникает неприятный запах.

Наличие инородного тела в слуховом проходе. Постороннее тело затрудняет отхождение серы и может, образовывается пробка.
Как правило, в такой ситуации будет не только неприятный запах из ушной раковины, но и беспокойство малыша из-за дискомфорта и развития инфекции.
Определить это сложно, так как грудничок еще маленький он не сможет сообщить об этом родителям.
Заболевания ушей. Это может быть отит среднего уха или наружный, различные грибковые заболевания слухового прохода.
Иммунитет новорожденного еще находиться в стадии формирования. Поэтому любые вирусы и бактерии с легкостью проникают в организм через носоглотку, вызывая воспаление среднего уха.
Грибковая инфекция у малышей чаще всего вызвана кандидозным поражением и видна невооруженным взглядом. Заглянув в ушной проход можно увидеть покраснения, отек, а также желтый налет.
При этом у малыша может подниматься температура, он будет вялым, а также постоянно трогать ушки и тереть их.
Неприятный запах может появиться из-за неправильного питания, а именно недостатка витамина А и В.
Аллергические реакции. У новорожденных очень часто возникает аллергия на еду. При этом образуются корочки по всему телу, также они могут возникать и за ушами.
Такие образования мокнут, и появляется неприятный запах. Чтобы избежать их нужно правильно подбирать смесь, а если на грудном вскармливании, то соблюдать диету.
Рассмотрев причины неприятного запаха у новорожденных можно сделать вывод, что избавиться от него можно в домашних условиях просто соблюдая правила кормления, и своевременно проводя гигиенические процедуры.
Однако в случае подозрения на заболевания слухового прохода следует обратиться к специалисту. Так как не правильное или отсутствие лечения отита и грибковой инфекции может привести к серьезным последствиям, таким как ухудшение или потеря слуха.
Заглянув в ушной проход можно увидеть покраснения, отек, а также желтый налет.
Причина возникновения запаха из ушей у грудничка
Большинство молодых мам отмечают, что младенцы первых месяцев жизни имеют свой особенный, ни с чем несравнимый аромат чистоты и грудного молока. Любые его изменения должны насторожить родителей, так как могут свидетельствовать о каких-либо нарушениях в организме малыша. Одной из частых проблем является неприятный запах из уха у грудничка. Рассмотрим основные причины его появления и способы устранения, а также ситуации, требующие оказания немедленной медицинской помощи.
В большинстве случаев неприятный запах из уха у ребенка обусловлен причинами, не связанными непосредственно с органом слуха.
Внутриушные причины
Помимо вышеупомянутых причин, спровоцировать специфический запах могут и другие факторы, которые непосредственно связаны с процессами, происходящими внутри органов слуха. К ним относятся:
- закупорка прохода инородным предметом;
- скопление серы;
- попадание инфекции.
При закупорке ушного прохода усложняется эвакуация загрязнений. Также при повреждении тканей увеличивается риск развития воспалений. Посторонний предмет может быть источником инфекции, в том числе и грибковой.
Сера при большом скоплении, особенно если прошло много времени после предыдущей чистки, также приобретает неприятный запах.

Инфекция может проникнуть в ухо ребенка разными путями. Чаще всего это происходит при наличии простудного заболевания и воспалении носоглотки. Из-за специфики анатомического строения евстахиевой трубы в раннем возрасте, вредные микроорганизмы с легкостью проникают в среднее ухо и провоцируют средний отит. Именно поэтому подобные заболевания часто являются осложнениями простуды, гриппа, ангины или банального насморка. Кроме того, бактерии могут быть занесены и во внешнее ухо при выполнении гигиенических процедур. Следует использовать чистые ушные палочки с ограничителями и не углубляться дальше, чем это допустимо.
При наличии проблемы, у ребенка из ушка пахнет в основном рыбой, гнилью или чем-то кислым. Грибковые бактерии, стафилококк, гемофильная палочка и другие микроорганизмы имеют специфическое проявление, что облегчает постановку диагноза. Также обратите внимание на наличие выделений. Гнойные примеси указывают на разрушающее действие бактерий на ткани. Кровянистые вкрапления могут быть признаком серьезной патологии или наличия травмы уха. А вот выделение жидкости и обнаружение налета на ушах – это верный симптом отомикоза.

Особенно обратите внимание на натуральные чаи и компоты, фрукты и овощи.
Аллергия
Запах из ушей у грудного ребенка может быть обусловлен и аллергическими процессами, атопическим дерматитом. При грудном вскармливании, вероятнее всего, причинами развития такого состояния является употребление матерью вредных продуктов. Проникая в организм ребенка в составе грудного молока, данные вещества вызывают развитие реакции со стороны кожи. Область поражения при этом может быть локализована на щеках, волосистой части головы. Развитие данной патологии может сопровождаться трещинами, мокнутием кожи, что и приводит к появлению неприятного запаха. Присоединение вторичной инфекции способствует усилению гнилостного запаха.
Данная симптоматика может быть вызвана и развитием потницы. Чрезмерная одежда или пеленание ребенка приводят к его перегреву. В совокупности с недостаточными гигиеническими процедурами это может способствовать развитию данной патологии кожи. Заушная область при этом может быть несколько гиперемированной, отечной, иметь мелкоточечные высыпания.
аллергические состояния;.
Основные причины ушного запаха

Специалисты называют несколько основных причин возникновения неприятного ушного запаха:
- различные воспалительные процессы, затрагивающие наружное, среднее или внутреннее ухо;
- аллергические реакции;
- наличие в слуховом проходе инородного тела;
- несоблюдение правил гигиены.
Все эти факторы обычно создают благоприятные условия для развития и размножения патогенной микрофлоры, которая и становится источником неприятного гнилостного или кислого запаха, исходящего от ушей малыша.
К сведению: порой неприятный запах от ушей и тела ребёнка (особенно в подростковом возрасте) может быть вызван гормональной перестройкой. Как правило, явление проходит само собой без каких-либо дополнительных действий.
Различные воспалительные процессы – одна из самых распространённых причин того, что появляется запах из уха у ребенка грудного и дошкольного возраста. И именно отиты – самые часто встречающиеся детские болезни ушей. Это связано с двумя факторами:
- анатомическое строение уха у ребёнка отличается от взрослого: слуховой проход более короткий, а евстахиева труба расположена не под углом, а почти горизонтально;
- у детей ещё не сформированный иммунитет и они часто страдают от вирусных и бактериальных болезней, которые могут способствовать развитию отита.

Также воспалительные процессы в ухе у грудничка могут возникнуть из-за попадания в слуховой проход и евстахиеву трубу частичек пищи и грудного молока при срыгивании, воды во время купания. Дополнительными симптомами отита помимо неприятного запаха из уха у детей являются такие факторы:
- интенсивные болезненные ощущения;
- ребёнок более капризен и беспокоен, чем обычно, не может нормально спать и есть;
- малыш часто прикасается к больному уху, теребит его, чешет и всячески выказывает своё беспокойство;
- выделения из слухового прохода – чаще всего это прозрачная жидкость или гной;
- повышение температуры тела;
- диарея;
- покраснение ушной раковины и отёчность;
- слабость и вялость.
При нажатии на хрящ, располагающийся на входе в ухо, у ребёнка усиливается и становится нестерпимой боль. Чаще всего родители и педиатр именно по этому признаку и начинают предполагать, что у малыша именно отит, а не какое-либо другое заболевание. Значительно реже возникает грибковый отит.
Важно! Чаще всего источником неприятного запаха из ушей у детей становится наружный и средний отит. При первых его симптомах необходимо немедленно обратиться к врачу. Неправильно подобранное и несвоевременно начатое лечение может привести к серьёзным осложнениям, в том числе к распространению инфекции, снижению или полной потере слуха.
При нажатии на хрящ, располагающийся на входе в ухо, у ребёнка усиливается и становится нестерпимой боль.
Грибковый отит – причина запаха из уха у ребенка
Одним из распространенных заболеваний ушной раковины считается грибковый отит. Его возбудителем являются плесневые грибы, что и вызывают неприятный запах из уха.
- зуд в области уха, что носит постоянный или периодический характер;
- частые головные боли;
- наличие серных пробок в большом количестве;
- отмечается снижение слуха у ребенка;
- отек;
- в середине ушной раковины появляются корочки, что характерны при разрастании грибов;
- из уха выделяется серозно-гнойная жидкость;
- появляется неприятный запах.
Чтобы у ребенка установить диагноз – грибковый отит, необходимо пройти дополнительное обследование. Для этого берут содержимое уха и проводят микроскопическое исследование. Также врач проводит визуальный осмотр на наличие симптомов заболевания и неприятный запах из уха.
постоянное присутствие в организме инфекции;.
Что представляют собой уши человека
Уши человека это не только то, что мы видим. Органы слуха представляют собой сложнейший механизм, работу которого легко нарушить. Провокатором может быть все что угодно, начиная от болезнетворных микроорганизмов, заканчивая травмами, обычной простудой и неправильной гигиеной.
Такие сбои кроме воспаления провоцируют возникновение сильнейшей боли разного характера. Возникает риск потери слуха, появляется раздражение и зуд.
Именно поэтому за состоянием своих ушей нужно постоянно следить: не допускать простудных заболеваний, правильно удалять скопления серы, стараясь не повреждать барабанную перепонку и наружный слуховой канал. В случае малейших подозрений на недуг, обращаться за помощью к отоларингологу.
В первую очередь они зависят от образа жизни человека, от характера трудовой деятельности, хронических заболеваний, а также недавно перенесенных болезней.
Запах из уха: что это может быть?
Неприятный запах из уха – один из симптомов заболеваний органа слуха. Он, возможно, связан с развитием инфекционно-воспалительных процессов в наружном слуховом ходе. Иногда его появление вызвано чрезмерной выработкой серы церуминозными железами. Лечение зависит от характера заболевания.
- Какие могут быть причины?
- Скопление серы
- Инфекция
- Золотуха
- Посторонний предмет
- Потница
- Срыгивание
- Как и чем лечить?
Основные причины зловония из ушей.
Причины, симптомы и лечение запаха из ушей у человека
Неприятный запах у человека из ушей может быть вызван различными причинами, но в большинстве случаев резкий неприятный запах свидетельствует о наличии лор заболевания. При появлении дискомфорта рекомендуется сразу обратиться за помощью в медицинское учреждение, так как несвоевременно принятые меры могут быть чреваты для организма неприятными последствиями.
В некоторых случаях это является результатом развития грибковой кожной инфекции.
Приём ведут опытные ЛОР врачи

ЛОР врач, хирург, основатель Клиники ухо, горло, нос
Кандидат медицинских наук

ЛОР врач, хирург. Главный врач
Кандидат медицинских наук

Кандидат медицинских наук



ЛОР врач, хирург. Заведующий клиникой на Г. Звезда, 31а

ЛОР врач, хирург

ЛОР врач, хирург

ЛОР врач, фониатр, хирург. Заведующий клиникой на К.Цеткин, 9


ЛОР врач, сурдолог, хирург.

ЛОР врач, хирург

ЛОР врач, педиатр

ЛОР врач, хирург

ЛОР врач, хирург
Кандидат медицинских наук

ЛОР врач, хирург

ЛОР врач, педиатр


Кандидат медицинских наук, доцент кафедры ПГМУ

ЛОР врач, хирург. Заведующий ЛОР отделением




ЛОР врач, хирург


ЛОР врач, хирург

ЛОР врач, хирург

ЛОР врач, фониатр, хирург. Заведующий клиникой на К.Цеткин, 9

ЛОР врач, педиатр.
Болезни, провоцирующие запах из ушей
Одним из наиболее распространенных заболеваний, провоцирующим зловоние из ушной раковины, является отит. Эта болезнь, в зависимости от вида и стадии, помимо амбре, сопровождается повышением температуры, сильной болью, а также выделениями из слухового прохода.
Отомикоз – это грибковая инфекция, поражающая орган слуха человека. Характеризуется болевым синдромом, резким ухудшением слуха, зловонными водянистыми выделениями. При этом кожные покровы в районе ушной раковины начинают шелушиться и чесаться. Болезнь опасна осложнениями, в том числе менингитом.
Себорея (себорейный дерматит) – сложное заболевание кожи. В большей степени поражает участки, на которых сосредоточено скопление сальных желез (в том числе район уха). Кожа больного себорейным дерматитом возле органа слуха и в районе ушной раковины сильно чешется, краснеет, покрывается густой сыпью и имеет тяжелый и «жирный» запах.
Атерома или киста в области органа слуха представляет собой появление полости с жидким содержимым, которое впоследствии переходит в гнойник. Главные симптомы – гнойный запах и болезненные ощущения при нажатии. Атерома опасна распространением инфекции, переходом ее на другие органы и ткани.
Лимфаденит или воспаление лимфоузлов (в том числе заушных) также может характеризоваться появлением амбре их уха. Кожа органа слуха и область возле него также гиперемирована, болезненна.
Если причина в гормональной перестройке организма, некоторое время необходимо просто подождать, параллельно увеличив количество гигиенических процедур.
пахнет из ушка

Старожил
- Сообщения: 885
- Зарегистрирован: Вс авг 14, 2005 13:48
- Откуда: Москва
- Профиль
- Пожаловаться на это сообщение
Откуда LV PA.
Симптоматика корочек и шелушения
Если за ушками у новорожденного ребенка образовалась корочка, симптоматика может быть следующей:
- Неприятный запах, исходящий от места воспаления;
- Зуд;
- Покраснение;
- Беспокойное поведение;
- Нарушение сна;
- После снятия частиц язвочки и ранки отсутствуют;
- В некоторых случаях повышение температуры.

Корочка за ухом как признак золотухи
Также дерматит возникает на фоне снижения иммунной защиты, вследствие недостатка витамина D или несоблюдения правил гигиены и санитарных норм.
Причины неприятного запаха за ушной раковиной. Причины неприятного запаха из уха у ребенка
Неприятный запах из уха у ребенка может быть обусловлен как наличием воспалительного процесса в ухе, так и недостатком гигиены. Родители, проводя ежедневные купания и туалет ребенка, должны не забывать о том, что в заушной области, так же как и в других крупных складках, может скапливаться продукция потовых и сальных желез, слущенные клетки эпителия. Недостаточно доступные для визуального осмотра заушные складки могут оказаться заполненными данными продуктами жизнедеятельности, что и приводит к развитию определенного запаха из уха у ребенка.
Погрешности в уходе
Для грудничков, которые подолгу находятся в горизонтальном положении, именно недостаточный гигиенический уход является наиболее типичным механизмом развития данного симптома. В результате срыгивания молочная смесь стекает в заушную область и там скапливается. При несвоевременных и недостаточных гигиенических процедурах происходит застой и скисание данного продукта с образованием гнилостного запаха.
Таким образом, неприятный запах из уха у грудничка может быть обусловлен накоплением молочнокислых продуктов в области уха. Чтобы избежать развития такого симптома, рекомендуется производить кормление ребенка, держа его под углом, с поднятой головой. Именно такое положение грудничка будет также препятствовать развитию воспалительного процесса в слуховой трубе и среднем ухе.
Воспаление среднего уха
Особый тип кормления новорожденных, а также их анатомические особенности являются предрасполагающими факторами в развитии воспаления среднего уха. Когда кормление осуществляется в горизонтальном положении, риск, что молочная смесь попадает в евстахиеву трубу, увеличивается. Это может привести к застою в слуховой трубе, ее инфицированию и, как следствие, развитию воспаления среднего уха.
Запах из ушей у ребенка, обусловленный средним отитом, является самой опасной причиной развития данного симптома.
Катаральное воспаление не сопровождается наличием запаха из уха, отсутствует и экссудат в наружном слуховом проходе при таком течении отита. Гнойное воспаление среднего уха характеризуется наличием жидкости в наружном слуховом проходе. Кроме того, может отмечаться характерный неприятный запах из уха у ребенка, причины которого заключаются в гнойной природе экссудата.
Заподозрить гнойный отит можно по наличию дополнительных признаков:
- Нарушено общее состояние пациента. Ребенок раздражен, мечется в кровати, крутит головой, вскрикивает;
- Пациент отказывается от приема пищи;
- Отмечается повышение температуры тела.
Учитывая, что запах из уха у грудничка стал отмечаться спустя несколько часов или суток после появления катаральных явлений, причина развития данного симптома становится очевидной. Заключается она в развитии осложнения ОРВИ, воспаления в ухе.
При этом на первый план выходят дополнительные признаки и, прежде всего, боль в ухе. Поскольку ребенок, ввиду своего возраста, не может изложить жалобы, то объективным признаком наличия болевого синдрома является усиление болевых ощущений при надавливании на козелок. В результате таких действий ребенок вскрикивает. Наличие совокупности данных признаков является поводом в ближайшее время проконсультировать ребенка у отоларинголога. Гноетечение является абсолютным показанием для назначения антибиотиков, как в виде ушных капель, так и системного действия.
Наружный отит
Заушная область и наружный слуховой проход являются весьма подходящими местами для развития инфекционного процесса. Присоединение бактериального или грибкового возбудителя способствует развитию у детей. В этом случае, помимо некоторого запаха, будет обращать внимание на себя отечность и покраснение очага поражения. Может отмечаться шелушение кожи. Кроме того, при прикосновении к очагу поражения развивается болевой синдром.
На передний план при наружном отите выходит совокупность разнообразных признаков, не связанных с отсутствием гигиены. В этом случае консультация отоларинголога крайне необходима, поскольку грибковое поражение без должного лечения имеет склонность к распространению.
Бактериальное воспаление может характеризоваться значительным нарушением общего состояния.
В качестве лекарственных средств могут быть предложены ушные капли или мази с антибактериальным и противогрибковым компонентом. Препарат Кандибиотик, имеющий в своем составе оба компонента, может быть применен только у детей старше 5 лет.
Аллергия
Запах из ушей у грудного ребенка может быть обусловлен и аллергическими процессами, атопическим дерматитом. При грудном вскармливании, вероятнее всего, причинами развития такого состояния является употребление матерью вредных продуктов. Проникая в организм ребенка в составе грудного молока, данные вещества вызывают развитие реакции со стороны кожи. Область поражения при этом может быть локализована на щеках, волосистой части головы. Развитие данной патологии может сопровождаться трещинами, мокнутием кожи, что и приводит к появлению неприятного запаха. Присоединение вторичной инфекции способствует усилению гнилостного запаха.
Данная симптоматика может быть вызвана и развитием потницы. Чрезмерная одежда или пеленание ребенка приводят к его перегреву. В совокупности с недостаточными гигиеническими процедурами это может способствовать развитию данной патологии кожи. Заушная область при этом может быть несколько гиперемированной, отечной, иметь мелкоточечные высыпания.
Инородное тело
Достаточно опасной причиной появления запаха из ушей является наличие инородного тела в ухе. У новорожденных детей таким предметом может оказаться кусочек ваты, оставшийся там после проведения гигиенических процедур. Длительное наличие его в наружном слуховом проходе в сочетании с ушной серой, а также присоединение инфекционного агента могут вызвать развитие бактериального воспаления и, как следствие, неприятного запаха из уха у ребенка.
Таким образом, причинами появления данного симптома у грудничков могут быть следующие патологические состояния:
- отит среднего и наружного уха;
- аллергические состояния;
- инородное тело в наружном слуховом проходе;
- недостаточное соблюдение гигиены.
Такие заболевания, как отиты и аллергические состояния сопровождаются разнообразными сопутствующими признаками, среди которых запах из уха у ребенка уходит на второй план. Кроме того, его появление отмечается спустя какое-то время после развития других, более выраженных симптомов. Ежедневные водные процедуры, периодические протирания данной области отваром череды с дальнейшим высушиванием ее будут способствовать сохранению чистоты и обеспечению полноценного функционирования органа слуха.
Изысканная трендовая пара серег — очень удачный аксессуар (а порой — и весьма разумная инвестиция). Серьги выгодно подчеркивают черты лица, радуют глаз, подчеркивают статус и завершают стиль, однако… могут изрядно испортить настроение скверным запахом от ушей, непосредственно из проколов, в которые они затянуты. Все великолепие меркнет в один момент… Так в чем же дело? Что не так с нашим пирсингом? Читайте ответы и советы дерматологов!
Откуда берется запах мочек ушей
Ответ прост: дефицит гигиены. Да-да, даже такой маленький привычный прокол в ушах требует особого внимания! Если отверстия в ушах пахнут как выдержанный сыр с плесенью, значит, они засорились — там образовались заторы, состоящие из клеток рогового слоя эпидермиса (т.н. «мертвых»
Запах из уха у ребенка причины м лечение
Запах из ушей у ребенка
Неприятный запах из уха у ребенка может быть обусловлен как наличием воспалительного процесса в ухе, так и недостатком гигиены. Родители, проводя ежедневные купания и туалет ребенка, должны не забывать о том, что в заушной области, так же как и в других крупных складках, может скапливаться продукция потовых и сальных желез, слущенные клетки эпителия. Недостаточно доступные для визуального осмотра заушные складки могут оказаться заполненными данными продуктами жизнедеятельности, что и приводит к развитию определенного запаха из уха у ребенка.
Содержание статьи
Погрешности в уходе
Для грудничков, которые подолгу находятся в горизонтальном положении, именно недостаточный гигиенический уход является наиболее типичным механизмом развития данного симптома. В результате срыгивания молочная смесь стекает в заушную область и там скапливается. При несвоевременных и недостаточных гигиенических процедурах происходит застой и скисание данного продукта с образованием гнилостного запаха.
Таким образом, неприятный запах из уха у грудничка может быть обусловлен накоплением молочнокислых продуктов в области уха. Чтобы избежать развития такого симптома, рекомендуется производить кормление ребенка, держа его под углом, с поднятой головой. Именно такое положение грудничка будет также препятствовать развитию воспалительного процесса в слуховой трубе и среднем ухе.
Воспаление среднего уха
Особый тип кормления новорожденных, а также их анатомические особенности являются предрасполагающими факторами в развитии воспаления среднего уха. Когда кормление осуществляется в горизонтальном положении, риск, что молочная смесь попадает в евстахиеву трубу, увеличивается. Это может привести к застою в слуховой трубе, ее инфицированию и, как следствие, развитию воспаления среднего уха.
Запах из ушей у ребенка, обусловленный средним отитом, является самой опасной причиной развития данного симптома.
Катаральное воспаление не сопровождается наличием запаха из уха, отсутствует и экссудат в наружном слуховом проходе при таком течении отита. Гнойное воспаление среднего уха характеризуется наличием жидкости в наружном слуховом проходе. Кроме того, может отмечаться характерный неприятный запах из уха у ребенка, причины которого заключаются в гнойной природе экссудата.
Заподозрить гнойный отит можно по наличию дополнительных признаков:
- Нарушено общее состояние пациента. Ребенок раздражен, мечется в кровати, крутит головой, вскрикивает;
- Пациент отказывается от приема пищи;
- Отмечается повышение температуры тела.
Учитывая, что запах из уха у грудничка стал отмечаться спустя несколько часов или суток после появления катаральных явлений, причина развития данного симптома становится очевидной. Заключается она в развитии осложнения ОРВИ, воспаления в ухе.
При этом на первый план выходят дополнительные признаки и, прежде всего, боль в ухе. Поскольку ребенок, ввиду своего возраста, не может изложить жалобы, то объективным признаком наличия болевого синдрома является усиление болевых ощущений при надавливании на козелок. В результате таких действий ребенок вскрикивает. Наличие совокупности данных признаков является поводом в ближайшее время проконсультировать ребенка у отоларинголога. Гноетечение является абсолютным показанием для назначения антибиотиков, как в виде ушных капель, так и системного действия.
Наружный отит
Заушная область и наружный слуховой проход являются весьма подходящими местами для развития инфекционного процесса. Присоединение бактериального или грибкового возбудителя способствует развитию наружного отита у детей. В этом случае, помимо некоторого запаха, будет обращать внимание на себя отечность и покраснение очага поражения. Может отмечаться шелушение кожи. Кроме того, при прикосновении к очагу поражения развивается болевой синдром.
На передний план при наружном отите выходит совокупность разнообразных признаков, не связанных с отсутствием гигиены. В этом случае консультация отоларинголога крайне необходима, поскольку грибковое поражение без должного лечения имеет склонность к распространению.
Бактериальное воспаление может характеризоваться значительным нарушением общего состояния.
В качестве лекарственных средств могут быть предложены ушные капли или мази с антибактериальным и противогрибковым компонентом. Препарат Кандибиотик, имеющий в своем составе оба компонента, может быть применен только у детей старше 5 лет.
Аллергия
Запах из ушей у грудного ребенка может быть обусловлен и аллергическими процессами, атопическим дерматитом. При грудном вскармливании, вероятнее всего, причинами развития такого состояния является употребление матерью вредных продуктов. Проникая в организм ребенка в составе грудного молока, данные вещества вызывают развитие реакции со стороны кожи. Область поражения при этом может быть локализована на щеках, волосистой части головы. Развитие данной патологии может сопровождаться трещинами, мокнутием кожи, что и приводит к появлению неприятного запаха. Присоединение вторичной инфекции способствует усилению гнилостного запаха.
Данная симптоматика может быть вызвана и развитием потницы. Чрезмерная одежда или пеленание ребенка приводят к его перегреву. В совокупности с недостаточными гигиеническими процедурами это может способствовать развитию данной патологии кожи. Заушная область при этом может быть несколько гиперемированной, отечной, иметь мелкоточечные высыпания.
Инородное тело
Достаточно опасной причиной появления запаха из ушей является наличие инородного тела в ухе. У новорожденных детей таким предметом может оказаться кусочек ваты, оставшийся там после проведения гигиенических процедур. Длительное наличие его в наружном слуховом проходе в сочетании с ушной серой, а также присоединение инфекционного агента могут вызвать развитие бактериального воспаления и, как следствие, неприятного запаха из уха у ребенка.
Таким образом, причинами появления данного симптома у грудничков могут быть следующие патологические состояния:
- отит среднего и наружного уха;
- аллергические состояния;
- инородное тело в наружном слуховом проходе;
- недостаточное соблюдение гигиены.
Такие заболевания, как отиты и аллергические состояния сопровождаются разнообразными сопутствующими признаками, среди которых запах из уха у ребенка уходит на второй план. Кроме того, его появление отмечается спустя какое-то время после развития других, более выраженных симптомов. Ежедневные водные процедуры, периодические протирания данной области отваром череды с дальнейшим высушиванием ее будут способствовать сохранению чистоты и обеспечению полноценного функционирования органа слуха.
Причины неприятного запаха из уха у ребёнка
Иногда родители замечают неприятный запах из уха у ребёнка. Такое явление может быть признаком неправильного ухода за ушками малыша, симптомом заболеваний ушей или системных патологий. Иногда неприятный запах проходит самостоятельно спустя некоторое время. Но бывает и так, что это явление сопровождается иными неприятными симптомами и требует помощи отоларинголога.
Распространённые причины
Причиной неприятного запаха из уха у ребёнка могут быть как инфекционные заболевания, так и погрешности в уходе. Купая ребёнка, родители не должно забывать промывать область за ушными раковинами, где скапливается пот и выделения сальных желёз. Особенно часто с таким явлением сталкиваются родители деток, ушки которых плотно прижаты к головке, у малышей со слегка оттопыренными ушами такая проблема возникает реже.
Отиты
Довольно частой причиной неприятного запаха из уха у ребёнка является отит. Воспалительный процесс возникает вследствие попадания в слуховой проход инфекции. Отит может возникнуть в таких случаях:
- если у ребёнка есть хронический очаг инфекции в организме, особенно если он страдает патологиями носоглотки;
- после купания в открытых водоёмах, при попадании грязной воды в слуховой проход;
- при переохлаждении, вследствие сниженного иммунитета;
- при грибковых заболеваниях ушей;
- отит нередко становится осложнением респираторных заболеваний и гриппа.

При отите у детей повышается температура и нарушается общее состояние больного. Ребёночек становится вялым, раздражительным, он плохо кушает и спит. Дети младшего возраста, которые не могут толком объяснить, что их беспокоит, часто плачут и прижимают ладошку к больному уху.
Диагностировать отит несложно. Отоларингологу достаточно просто осмотреть слуховые органы больного, чтобы заметить в ухе патологические изменения.
Если при отите наблюдается гноетечение, то обязательно назначают антибактериальные препараты системного и местного действия.
Аллергия
Пахнуть из уха у ребёночка может и при аллергии. Чаще всего такое явление наблюдается у грудничка, мама которого ест аллергенные продукты. При попадании аллергенов в организм ребёнка на кожных покровах появляются высыпания, нежная кожица лопается и начинает мокнуть. При попадании в ранки инфекции начинается гнойный процесс, который сопровождается неприятным запахом.
При аллергии могут быть сопутствующие симптомы – чихание, покашливание, слезотечение и ринит. Чтобы избавиться от неприятного запаха, необходимо определить и устранить любые контакты с аллергенами
Неправильный уход
У грудничков, которые часто находятся в горизонтальном положении, за ушами возникает потница. В этом случае нежная кожица запревает и облезает, образуя мокнущие ранки, которые источают неприятный запах.
Кроме того, груднички частенько срыгивают, и кислая масса стекает по щеке и попадает за ухо. Если родители несвоевременно моют малыша, молоко сильно закисает и даёт зловонный запах.
У некоторых детей слишком активно выделяется ушная сера. Если ушки малыша чистятся нерегулярно, то это тоже может привести к зловонному запаху. Не стоит забывать, что чистить уши нужно при помощи ватных турунд, если ушки слишком грязные, то вату предварительно смачивают вазелиновым маслом.
Чтобы предотвратить потницу за ушами, купать ребёнка необходимо каждый день, особенно в летнее время. Если по какой-то причине купание откладывается на следующий день, то малыша необходимо хорошо подмывать и умывать личико, промывая все складочки.
Кормить грудных детей следует, держа под углом, в таком случае риск срыгивания будет минимальным. После еды малыша носят несколько минут горизонтально, положив головку ребёночка себе на плечо. Это тоже позволяет минимизировать риск срыгивания.
Как правильно ухаживать за ребёнком грудного возраста, расскажет педиатр или же патронажная медсестра.
Инородное тело
Детки старше полутора лет уже хорошо играют и много времени проводят с любимыми игрушками. У малышей этого возраста нередко наблюдается попадание инородных предметов в слуховые каналы и нос. Если ребёнок засунул в ухо мелкую деталь от игрушки или бусину, то сразу это никак не проявляется, но если такая деталь находилась в ухе слишком долго, то кожа травмируется и развивается воспалительный процесс.
Попадание инородного предмета в ухо часто сопровождается болью и зудом, спустя несколько дней из уха может начать течь сукровица или гной. Это сопровождается зловонным запахом.
Удалять инородное тело из уха должен доктор при помощи специальных медицинских инструментов. Не стоит самостоятельно пытаться достать бусину или другую мелкую деталь из уха. Это может привести к повреждению барабанной перепонки и кровотечению.
Если в ухо попало живое насекомое, то в слуховой проход сначала закапывают масло, а потом удаляют жучка или муху пинцетом.
Пути решения проблемы
Пути устранения проблемы зависят от первопричины её возникновения. Если неприятный запах спровоцировал отит, то врач назначит антибактериальные препараты системного и местного действия. При отите уши необходимо промывать антисептическими растворами в условиях процедурного кабинета.
Если причиной неприятного запаха стала серная пробка, её необходимо вымыть. Промывать ушки детям рекомендуется в условиях больницы. Если сера засохшая, врач попросит родителей пару дней закапывать малышу в уши перекись водорода, а только потом приходить на промывание.
При аллергии выясняют, что провоцирует аллергическую реакцию, устраняют все контакты малыша с аллергенами и прописывают антигистаминные препараты. Чтобы определить аллерген, врач может назначить сдать аллергопробы.
Если причиной зловонного запаха из ушей стал плохой уход, то следует чаще купать малыша, хорошо промывая складочки за ушами детским мылом. Запревшие участки кожи после вытирания смазывают жирным детским кремом.
Новорождённые не должны постоянно быть в шапочке. Чепчик необходимо снимать с головки малыша несколько раз в день.
Когда требуется медицинская помощь
Бывают случаи, когда без помощи врача не обойтись. К доктору необходимо обращаться при таких симптомах у ребёнка:
- Если у малыша помимо зловонного запаха повысилась температура и наблюдается общее недомогание.
- Если из уха подтекает кровь или гной.
- Если малыш сильно плачет и долгое время отказывается от еды.
- Если есть симптомы интоксикации.
Обращаться к доктору нужно и в том случае, если зловоние из уха не удаётся устранить продолжительное время. Важно своевременно поставить диагноз и пройти необходимое лечение.
Профилактика
Чтобы предотвратить появление неприятного запаха из ушей у детей, следует придерживаться таких рекомендаций:
- Купать грудничка каждый день, особенно в тёплое время года.
- Своевременно лечить воспалительные заболевания ушей и лор-органов.
- При возникновении опрелостей за ушами протирать кожу раствором Фурацилина и смазывать жирным детским кремом.
- При склонности к аллергии исключить из рациона аллергенные продукты. Кормящие мамы должны следить за своим питанием.
Уши детям следует чистить раз в неделю при помощи ватной турунды, смоченной в вазелиновом масле.

Неприятный запах из ушей у взрослого или у ребёнка может говорить о неправильном уходе за органами слуха, аллергии или инфекции. Определить точную причину недомогания может врач после проведения обследования.
Неприятный запах из уха у ребенка: причины и способы устранения
Некоторые родители замечают время от времени запах из уха у своего ребенка. Такое проявление может быть вполне безобидным и проходить самостоятельно, а иногда причиной становятся внешние влияния на организм или же процессы за пределами органов слуха. Насторожиться следует, если у вас есть опасения относительно развития воспаления. В этом случае незамедлительная врачебная консультация поможет избежать множества негативных последствий.

Внешние факторы
В некоторых случаях, в особенности у маленьких детей, неприятный запах может возникнуть по причинам, которые не связаны напрямую с органами слуха. Они могут иметь разовый характер или возникать в силу происходящих изменений в организме.
Внешними причинами, вызывающими у ребенка неприятный запах из уха, являются:
- попадание жидкости в ухо;
- потница;
- аллергия;
- гормональная перестройка.
Первый фактор не всегда означает, что вглубь уха попала именно вода. У грудничков может наблюдаться кислый зловонный запах из-за затекания рвотных масс. В положении лежа малыш срыгивает пищу и часть этих масс растекается по щечкам и скапливается возле уха. При наличии такой проблемы нужно позаботиться о подборе питания, которое снизит вероятность частых срыгиваний. Также нужно держать ребенка столбиком после приема пищи. Укладывать спать младенца следует на пеленку, а не на подушку.

Другая причина – потница. Она проявляется покраснениями в тех местах, где имеются кожные складки, в том числе и за ушами. Обуславливается перегревом и запреванием тела. Если имеется сыпь и зуд, возможно, это диатез или дерматит. Подобные проявления аллергии на разные вещества вызывают запах из-за образования мокнущих участков и корочек.
В младшем возрасте, в также в подростковом периоде усиление запаха может быть следствием гормональной перестройки. После завершения процесса это явление исчезнет само собой.
Внутриушные причины
Помимо вышеупомянутых причин, спровоцировать специфический запах могут и другие факторы, которые непосредственно связаны с процессами, происходящими внутри органов слуха. К ним относятся:
- закупорка прохода инородным предметом;
- скопление серы;
- попадание инфекции.
При закупорке ушного прохода усложняется эвакуация загрязнений. Также при повреждении тканей увеличивается риск развития воспалений. Посторонний предмет может быть источником инфекции, в том числе и грибковой.
Сера при большом скоплении, особенно если прошло много времени после предыдущей чистки, также приобретает неприятный запах.

Инфекция может проникнуть в ухо ребенка разными путями. Чаще всего это происходит при наличии простудного заболевания и воспалении носоглотки. Из-за специфики анатомического строения евстахиевой трубы в раннем возрасте, вредные микроорганизмы с легкостью проникают в среднее ухо и провоцируют средний отит. Именно поэтому подобные заболевания часто являются осложнениями простуды, гриппа, ангины или банального насморка. Кроме того, бактерии могут быть занесены и во внешнее ухо при выполнении гигиенических процедур. Следует использовать чистые ушные палочки с ограничителями и не углубляться дальше, чем это допустимо.
При наличии проблемы, у ребенка из ушка пахнет в основном рыбой, гнилью или чем-то кислым. Грибковые бактерии, стафилококк, гемофильная палочка и другие микроорганизмы имеют специфическое проявление, что облегчает постановку диагноза. Также обратите внимание на наличие выделений. Гнойные примеси указывают на разрушающее действие бактерий на ткани. Кровянистые вкрапления могут быть признаком серьезной патологии или наличия травмы уха. А вот выделение жидкости и обнаружение налета на ушах – это верный симптом отомикоза.

Способы устранения проблемы
В зависимости от того, какие причины вызвали у вашего ребенка специфический запах из ушей, лечение этого симптома может кардинально отличаться. Для начала следует рассмотреть более распространенные и относительно безобидные ситуации, связанные с внешними влияниями.
При попадании в ухо рвотных масс необходимо наладить принцип кормления малыша. Держать ребенка нужно на руках, но не укладывать строго в горизонтальное положение. После завершения кормления подержите его в позе столбика и слегка похлопайте по спинке. Малыш срыгнет воздух и частички пищи. После этого можно уложить его в кроватку.

При выявлении покраснения кожи и сыпи следует подозревать аллергию или потницу. Обязательно обеспечьте доступ воздуха к коже ушей. Для предотвращения запревания используют присыпку и специальные мази. Также для снятия отечности применяют отвары трав, например, ромашку, шалфей или череду. Исключите контакт малыша с аллергенами и откорректируйте его рацион. Кормящим мамам нужно обратить внимание на свое меню.
Любые действия нужно согласовывать с педиатром, так как неопытные родители могут навредить ребенку самолечением.
Если запах достаточно неприятный, чтобы подозревать нагноение, без визита к ЛОРу не обойтись. Врач определит причину возникновения воспаления и его типа, а также назначит нужные лекарства. Осложняется ситуация тем, что многие медикаменты противопоказаны к использованию до определенного возраста.
Часто маленьких детей беспокоит инфекция или грибок, которые были занесены при попадании инородного предмета в слуховой проход. Нужно ограничить контакт ребенка с мелкими предметами и следить за гигиеной его ушей. Для лечения нужно использовать специальные препараты, направленные на уничтожение возбудителя болезни. Также позаботьтесь об укреплении иммунитета крохи.

Для восстановления здоровья после лечения антибиотиками, необходимо обеспечить ребенку достаточное количество питательной пищи. Особенно обратите внимание на натуральные чаи и компоты, фрукты и овощи. Частично компенсировать недостаток витаминов и минералов можно посредством введения этих элементов в рацион кормящей мамы. Для деток, находящихся на искусственном вскармливании, подбираются обогащенные каши и молочные смеси.

Для предотвращения повторного возникновения проблемы нужно позаботиться о соблюдении санитарных норм и гигиены, правильном полноценном питании, чаще гулять на свежем воздухе, а также не допускать попадания инфекции в организм. В том числе нужно позаботиться и о здоровье всех членов семьи. При грамотном лечении удается в короткие сроки восстановить нормальное состояние ушей малыша. Поэтому мы настоятельно рекомендуем не заниматься самолечением, а обратиться к специалисту за консультацией.
Родители не тревожьтесь! Запах из уха ребенка не всегда проблема
Введение
 Случаются ситуации, при которых родители замечают неприятный запах из уха у ребенка.
Случаются ситуации, при которых родители замечают неприятный запах из уха у ребенка.
Чаще всего при этом возникает беспокойство о состоянии малыша.
Однако такое положение может быть нормальным состоянием и проходить самостоятельно. Но есть также ситуации, когда причиной запаха из уха могут стать внешние раздражители или заболевания внутреннего уха.
Причины
В норме у здорового человека из ушей пахнуть не должно. Если присутствует даже легкий запах, то это говорит о дисбалансе организма или каком-либо заболевании.
- Нарушение обмена веществ. Оно напрямую связано с изменениями в функции щитовидной железы.
Также нарушения могут возникать из-за отсутствия рационального питания или неправильного образа жизни. Например, голодание или переедание, малоактивный образ жизни.
Подростковый возраст может спровоцировать появление запаха, так как происходит гормональная перестройка организма.
Грибковые заболевания вызванные стафилококком, стрептококком.
Причинами такого заболевания могут стать ушибы, нарушение ушной микрофлоры.
 Распознать заболевание легко у человека появляется зуд, боль, отек, снижение слуха, налет или выделения из ушной раковины, высокая температура.
Распознать заболевание легко у человека появляется зуд, боль, отек, снижение слуха, налет или выделения из ушной раковины, высокая температура.
При таких серьезных симптомах необходимо немедленно обращаться к специалисту. Ведь излечить такие бактерии, как стафилококк довольно сложно.
Мирингит – это воспаление барабанной перепонки, которое сопровождается существенным снижением слуха. Вызвать такое заболевание могут осложнения после гриппа, а также нанесение травмы наружного уха.
При развитии заболевания образуются пузырьки, наполненные жидкостью. При лечении они лопаются, и жидкость выделяется в область наружного уха, что и вызывает неприятный запах гнили.
При возникновении мирингита человек ощущает стреляющие боли, выделения из ушного прохода, а также небольшое снижение слуха.
В любом случае с подозрением на такое заболевание следует обратиться к отоларингологу, так как только он сможет просмотреть целостность барабанной перепонки и назначить правильное решение.
Серная пробка образуется, когда ушная сера скапливается в большом количестве в слуховом проходе. Это приводит к распространению бактерий и неприятного запаха.
Простудные заболевания ушей. При них образуются фурункулы, которые в процессе созревания лопаются и выделяется гной, что доставляет неприятный гнилой запах.
Наружный и средний отит могут вызывать запах. Отитам чаще подвержены дети до 10 лет, так как строение уха у них отличается от взрослых, и туда легко попадают бактерии.
Задерживаясь внутри уха, под действием тепла они начинают интенсивно размножаться, что приводит к воспалению. Оно сопровождается сильными болевыми ощущениями в ушной раковине, повышением температуры.
В этом случае следует обязательно обратиться к отоларингологу для постановки точного диагноза и назначения лечения.
У грудничка
 Происхождение запаха из уха у малыша может иметь различный характер. Чаще всего появление запаха не связано именно с органом слуха. Однако бывает и так, что возникает воспалительный процесс.
Происхождение запаха из уха у малыша может иметь различный характер. Чаще всего появление запаха не связано именно с органом слуха. Однако бывает и так, что возникает воспалительный процесс.
- Отсутствие ухода за ушами грудничка. Пожалуй, самое распространенное явление. Педиатры остерегают молодых родителей, что чистить уши малышам надо аккуратно и без использования ватных палочек и других предметов.
Вследствие этого многие молодые мамы просто боятся навредить малышу, и поэтому игнорируют чистку ушей или попросту отказываются от нее.
Наличие в ушах у ребенка жидкости. Если это происходит во время купания, то, как правило, запаха не возникает.
Однако бывают случаи, когда в уши ребенка попадает грудное молоко или молочная смесь посредством срыгивания.
Это случается из-за неправильного прикладывания малыша к груди, а также при постоянном нахождении в горизонтальном положении. При возникновении такой ситуации из уха чувствуется кислый запах молока.
Для того чтобы избавиться от него необходимо нормализовать грудное вскармливание и не забывать носить ребенка в вертикальном положении до образования отрыжки.
Запах от пота. Груднички часто потеют. При этом это происходит не только из-за перегрева, но и при еде. Пот скапливается в складках новорожденного, а также за ушами, в связи с этим и возникает неприятный запах.

Наличие инородного тела в слуховом проходе. Постороннее тело затрудняет отхождение серы и может, образовывается пробка.
Как правило, в такой ситуации будет не только неприятный запах из ушной раковины, но и беспокойство малыша из-за дискомфорта и развития инфекции.
Определить это сложно, так как грудничок еще маленький он не сможет сообщить об этом родителям.
Заболевания ушей. Это может быть отит среднего уха или наружный, различные грибковые заболевания слухового прохода.
Иммунитет новорожденного еще находиться в стадии формирования. Поэтому любые вирусы и бактерии с легкостью проникают в организм через носоглотку, вызывая воспаление среднего уха.
Грибковая инфекция у малышей чаще всего вызвана кандидозным поражением и видна невооруженным взглядом. Заглянув в ушной проход можно увидеть покраснения, отек, а также желтый налет.
При этом у малыша может подниматься температура, он будет вялым, а также постоянно трогать ушки и тереть их.
Неприятный запах может появиться из-за неправильного питания, а именно недостатка витамина А и В.
Аллергические реакции. У новорожденных очень часто возникает аллергия на еду. При этом образуются корочки по всему телу, также они могут возникать и за ушами.
Такие образования мокнут, и появляется неприятный запах. Чтобы избежать их нужно правильно подбирать смесь, а если на грудном вскармливании, то соблюдать диету.
Рассмотрев причины неприятного запаха у новорожденных можно сделать вывод, что избавиться от него можно в домашних условиях просто соблюдая правила кормления, и своевременно проводя гигиенические процедуры.
Однако в случае подозрения на заболевания слухового прохода следует обратиться к специалисту. Так как не правильное или отсутствие лечения отита и грибковой инфекции может привести к серьезным последствиям, таким как ухудшение или потеря слуха.
У детей старшего возраста
 Как правило, виновником неприятного запаха из ушей у детей старшего возраста могут быть такие же, как и у малышей, но есть и свои особенности.
Как правило, виновником неприятного запаха из ушей у детей старшего возраста могут быть такие же, как и у малышей, но есть и свои особенности.
- Несбалансированное питание приводит к нехватке витаминов – это может являться поводом неприятного запаха.
Многие дети старшего возраста начинают пренебрегать сладостями, фаст-фудом, газировками, чипсами и другими не полезными продуктами.
Отсутствие гигиенических мероприятий по чистке ушей. Когда родители перестают контролировать своих детей, они попросту забывают чистить уши.
Инфекционные заболевания ушей могут проявляться у деток старшего возраста.
Простудные заболевания с появлением гнойных прыщиков.
Заключение
Для избавления от запаха из ушей изначально необходимо определить причину его возникновения и только потом приступать к лечению.
В любом случае к запаху из ушей нужно относиться настороженно, и не откладывать визит к отоларингологу.
Только врач сможет выявить правильную причину появления неблагоприятного запаха и назначить верное лечение, которое быстро и эффективно избавит ребенка от запаха из ушей.
Запах тела: причины, профилактика и лечение
Если вы купите что-то по ссылке на этой странице, мы можем заработать небольшую комиссию. Как это работает.
Запах тела — это неприятный запах, который наше тело может испускать, когда бактерии, живущие на коже, расщепляют пот на кислоты.
Некоторые говорят, что это запах бактерий, растущих на теле, но на самом деле это результат того, что бактерии расщепляют белок на определенные кислоты.
Также известен как Б.О., бромгидроз, осмидроз или озохротия.
Когда тело источает запах, который другим может показаться неприятным, это называется запахом тела.
Запах тела обычно проявляется, если не принять меры, когда человек достигает половой зрелости. Люди, страдающие ожирением, те, кто регулярно ест острую пищу, а также люди с определенными заболеваниями, такими как диабет, более восприимчивы к запаху тела.
Люди, которые слишком много потеют, например, люди с гипергидрозом, также могут быть восприимчивы к запаху тела.Однако часто уровень соли в их поте слишком высок, чтобы бактерии могли разрушиться. Это зависит от того, где происходит повышенное потоотделение и какой тип потовых желез задействован.
Пот сам по себе практически не имеет запаха для человека. Это быстрое размножение бактерий в присутствии пота и их расщепление пота на кислоты, которые в конечном итоге вызывают неприятный запах.
Запах тела чаще всего встречается в следующих местах:
- стопы
- пах
- подмышки
- гениталии
- волосы на лобке и другие волосы
- пупок
- анус
- за ушами
- остальное кожи, в меньшей степени
Запах тела может иметь приятный и специфический запах для человека и может использоваться для идентификации людей, особенно собак и других животных.На уникальный запах тела каждого человека могут влиять диета, пол, состояние здоровья и лекарства.
Запах тела вызывается бактериями, расщепляющими пот, и в основном связан с апокринными железами. Большинство запахов тела исходит от них.
Эти железы находятся в груди, области гениталий, веках, подмышках и ухе. В груди они выделяют капли жира в грудное молоко. В ухе они способствуют образованию ушной серы. Апокриновые железы кожи и век — это потовые железы.
Большинство апокриновых желез кожи расположены в паху, подмышечных впадинах и вокруг сосков.На коже они обычно имеют запах. Это ароматические железы.
Апокриновые железы в основном ответственны за запах тела, потому что выделяемый ими пот богат белком, который бактерии могут легко разрушить.
Что вызывает запах ног?
Большинство из нас носит обувь и носки, что значительно затрудняет испарение пота, в результате чего бактериям выделяется больше пота для разложения на вонючие вещества. Влажные ноги также повышают риск развития грибка, который также может издавать неприятный запах.
В подмышечных впадинах находится большое количество апокринных желез, что делает эту область восприимчивой к быстрому развитию запаха тела.
Следующие шаги могут помочь контролировать запах подмышек:
1) Держите подмышки в чистоте: Мойте их регулярно, используя антибактериальное мыло, и количество бактерий будет снижено, что приведет к уменьшению запаха тела.
2) Волосы: Волосы в подмышечных впадинах замедляют испарение пота, давая бактериям больше времени, чтобы расщепить его на вонючие вещества.Было обнаружено, что регулярное бритье подмышек помогает контролировать запах тела в этой области. Многоразовые бритвы можно приобрести в Интернете.
3) Дезодорант или антиперспирант: Дезодоранты делают кожу более кислой, что затрудняет размножение бактерий. Антиперспирант блокирует потоотделение желез, что снижает потоотделение. Однако некоторые исследования показали, что антиперспиранты могут быть связаны с раком груди или риском рака простаты.
Это исследование предполагает, что текущие исследования не позволяют сделать окончательных выводов о рисках спреев-антиперспирантов.
Дезодоранты и антиперспиранты с натуральными ингредиентами можно приобрести в Интернете.
Советы по предотвращению запаха ног
Вонючие ноги — меньшая проблема для общества, чем B.O. потому что неприятный запах обычно исходит от обуви и носков.
Однако запах может стать очевидным, если человек с вонючими ногами посетит дом, где перед входом снимают обувь, как это принято в разных странах и домах.
Следующие шаги могут помочь контролировать запах ног:
1) Мойте ноги не реже одного раза в день: Теплая вода лучше убивает бактерии, чем холодная вода.После этого не забудьте тщательно высушить ноги, в том числе между пальцами ног.
2) Носки: Они должны позволять испаряться потом. Лучшие носки — из искусственных волокон и шерсти. Носите чистую пару носков каждый день.
3) Обувь: Если вы носите кроссовки или обувь с пластиковой подкладкой, убедитесь, что она ненадолго. Кожаная подкладка лучше для испарения пота. Если у вас возникли проблемы с потными ногами, не носите одну и ту же обувь два дня подряд.Обувь не высыхает полностью за ночь.
4) Пемза: Бактерии размножаются на омертвевшей коже. Если на подошвах ног есть участки омертвевшей кожи, удалите их пемзой. Их можно купить в Интернете.
5) Дезодоранты и антиперспиранты: Спросите у фармацевта специальные дезодоранты и антиперспиранты для ног. Если у вас спортивная стопа, не используйте дезодоранты или антиперспиранты. Лечите грибковую инфекцию соответствующими лекарствами.
6) Ходите босиком: По возможности ходите босиком или хотя бы регулярно выскальзывайте из обуви.
Следующие шаги могут помочь контролировать запах тела:
Мыть ежедневно теплой водой: Принимайте душ или ванну не реже одного раза в день. Помните, что теплая вода помогает убить бактерии, присутствующие на вашей коже. Если погода исключительно жаркая, подумайте о том, чтобы купаться чаще, чем один раз в день.
Одежда: Натуральные волокна позволяют коже дышать, что способствует лучшему испарению пота. К натуральным волокнам относятся шерсть, шелк или хлопок.
Избегайте острой пищи: Карри, чеснок и другие острые продукты могут сделать пот некоторых людей более острым.Некоторые эксперты считают, что диета с высоким содержанием красного мяса также может повысить риск развития более быстрого запаха тела.
Хлорид алюминия: Это вещество обычно является основным активным ингредиентом антиперспирантов. Если ваше тело не реагирует на домашние средства, упомянутые выше, поговорите с фармацевтом или врачом о подходящем продукте, содержащем хлорид алюминия. Тщательно следуйте данным инструкциям.
Ботулотоксин: Это токсин, вырабатываемый Clostridium botulinum ; это самое ядовитое из известных биологических веществ.Однако сегодня очень маленькие и контролируемые дозы используются в различных областях медицины. Относительно новое лечение доступно для людей, которые сильно потеют под мышками.
Пациенту делают около 12 инъекций ботулинического токсина в подмышечные впадины — процедура, которая не должна длиться более 45 минут. Токсин блокирует сигналы от мозга к потовым железам, что снижает потоотделение в целевой области. Один курс лечения может длиться от двух до восьми месяцев.
Хирургия: Когда самолечение и лекарственные меры неэффективны при лечении сильного запаха тела, врач может выполнить хирургическую процедуру, называемую эндоскопической торакальной симпатэктомией (ETS), которая разрушает контролирующие потоотделение нервы под кожей под подмышками.
Эта процедура является крайней мерой и может повредить другие нервы и артерии в этой области. Это также может увеличить потоотделение в других частях тела, известное как компенсаторное потоотделение.
Некоторые заболевания могут повлиять на то, насколько человек потеет.Другие могут изменить то, как мы потеем, изменив наш запах. Для выявления этих состояний важно обратиться к врачу.
Например, гиперактивная щитовидная железа или менопауза могут вызвать у людей сильное потоотделение, в то время как заболевание печени, почек или диабет могут изменить консистенцию пота, так что человек пахнет по-другому.
Вам следует обратиться к врачу, если:
- Вы начинаете потеть по ночам.
- Вы начинаете потеть гораздо больше, чем обычно, без какой-либо логической причины.
- У вас холодный пот.
- Потоотделение нарушает ваш распорядок дня.
Вам также следует обратиться к врачу, если ваше тело пахнет иначе, чем обычно. Фруктовый запах может указывать на диабет из-за высокого уровня кетонов в кровотоке. Заболевания печени или почек часто могут вызывать у человека запах отбеливателя из-за накопления токсинов в организме. 1-3
.Может ли очиститель воздуха удалить запахи из вашего дома?
Трудно найти дом без собственного уникального запаха, но многие из этих запахов нежелательны и даже сбивают с толку. Некоторые из этих запахов различимы — особенно резкие запахи кулинарии, шерсти домашних животных и запахи плесени. Может ли очиститель воздуха удалить эти запахи? Если да, то какие из них наиболее эффективны? Вам придется копнуть немного дальше, чтобы определить, как очиститель воздуха может помочь с запахами и запахами в вашем доме.
Из чего складываются общие запахи?
Человеческие существа способны к привыканию. — причудливый способ сказать, что ваша чувствительность и способность различать запахи уменьшаются с течением времени с воздействием. Мозг имеет тенденцию игнорировать запахи, в которые вы постоянно погружаетесь, вместо этого сосредотачиваясь на запахах и запахах, отличных от вашей привычной среды. Вот почему вы можете не замечать животный запах своих любимых питомцев, но совершенно замечать запах гниющей пищи.
Обычные запахи, которые составляют нашу повседневную жизнь, на самом деле являются химическими веществами, переносимыми по воздуху, и многие запахи возникают из-за летучих органических соединений (ЛОС). Некоторые летучие органические соединения, например формальдегид, могут вызывать ряд неблагоприятных последствий для здоровья. Однако многие опасные вещества не имеют запаха, а это значит, что запахи, которые вызывают у вас неприятные ощущения, могут быть гораздо менее опасными.
Что это за неприятный запах?
Человеческий нос может улавливать и различать тысячи запахов, даже если он подвергается воздействию чрезвычайно малых количеств химических веществ в воздухе.Но что это за химические вещества?
Например, когда вы чувствуете запах розы, лаванды или герани, вы чувствуете сильный запах их естественных химических смесей ЛОС. Если бы вы понюхали каждый запах с завязанными глазами, было бы трудно отличить разницу, потому что все три содержат большое количество геранилацетата, природного органического соединения, обычно используемого в производстве духов, мыла и свечей.
Когда вы чистите банан, ваш нос бомбардирует изоамилацетатом — органическим соединением, придающим бананам и грушам характерный фруктовый запах и вкус.Все запахи и вкусы, называемые «ароматическими соединениями», происходят из химических соединений, воздействующих на наши обонятельные рецепторы. Внутри ароматических соединений существует множество классификаций, которые вызывают головокружение даже у химиков.
Откуда появляются неприятные запахи?
У каждой семьи разные привычки в отношении гигиены и домашней чистоты, но неприятные запахи, которые невозможно устранить, — это не просто случайность. Они являются результатом химических соединений в воздухе, летучесть которых делает их заметными для ваших обонятельных органов чувств.По данным CDC, эти неприятные запахи не только доставляют неудобства, но и представляют собой ощутимое загрязнение воздуха, способное нанести вред здоровью.
Очиститель воздуха может быть решением некоторых из этих нежелательных запахов, удаляя частицы, вызывающие запах, из циркуляции воздуха в помещении.
Однако одни очистители воздуха более эффективны, чем другие, в избавлении от стойких запахов. Здесь мы рассмотрим все варианты, доступные в настоящее время потребителям, а также рассмотрим, откуда в вашем доме могут исходить неприятные запахи.
Большинство запахов, приятных или нет, являются результатом того, что рецепторы в вашем носу обнаруживают химическое вещество в воздухе, и ваш нос отлично справляется с этой задачей, даже если вы этого хотите. Химические вещества, переносимые по воздуху, обычно намного, намного меньше, чем многие другие, встречающиеся в вашем доме, поэтому фильтрация их из воздуха является проблемой для большинства очистителей воздуха.
Домашний запах
Перхоть домашних животных или крошечные чешуйки кожи — частый источник иногда неприятного запаха в наших домах. Национальный опрос владельцев домашних животных, проведенный в 2017 году, показал, что 85 миллионов домашних хозяйств в США владеют домашним животным — это означает, что домашнее животное можно найти почти в 65% домашних хозяйств США.
Кожа вашего питомца выделяет крошечные белки, масла и другие вещества, и все животные с мехом или перьями избавляются от перхоти. Он может создавать запах в вашем доме, а также представлять серьезную угрозу для людей, страдающих аллергией.
Ужасная плесень и плесень
Предотвращение образования плесени и грибка — всегда лучший вариант. Но если вы чувствуете этот ужасный запах плесени в своем доме, не паникуйте. Существует множество способов удаления грибков, таких как плесень и плесень, которые следует делать быстро после обнаружения, чтобы избежать риска для здоровья.
Домашние грибы могут иметь похожий запах, но с ними по-разному обращаются, поэтому их идентификация важна. Их затхлый запах исходит от летучих органических соединений, которые они выделяют на разных стадиях роста, и хотя их споры могут быть токсичными и сами по себе представляют опасность, их запах служит полезным индикатором того, что в вашем доме есть проблемы.
Дым
Дым, состоящий из твердых частиц и газообразных загрязнителей, является неприятным запахом и чрезвычайно опасен для вдыхания. Поскольку дым не может быть полностью отфильтрован из воздуха только обычными воздушными фильтрами, принятие необходимых мер для защиты вашего дома от дыма имеет решающее значение.Кроме того, важно помнить, что, хотя некоторые технологии очистки воздуха могут удалять дым из воздуха, они не должны заменять прямые меры по задержанию дыма в его источнике.
Кулинарные запахи

К сожалению, вкусная еда, которую вы, возможно, приготовили, может в конечном итоге задержаться на вашей кухне и в доме намного раньше, чем ее приветствовали. Запахи, которые ассоциируются у вас с едкой едой, представляют собой ароматические соединения, крошечные химические вещества, переносимые по воздуху, к которым наш нос чрезвычайно чувствителен.
Бекон, например, при жарке на сковороде имеет поразительно специфический запах. Когда он шипит, он выделяет летучие органические соединения и углеводороды, такие как пиролиновые кислоты, содержащиеся в древесине гикори. Все они слишком малы и их трудно удалить из воздуха традиционными HEPA-фильтрами.
Общие запахи в доме или офисе
Неприятное сочетание запахов в доме или офисе может побудить вас рассмотреть популярные ароматные продукты, такие как освежители воздуха. Однако в попытке удалить раздражающие и потенциально неприятные запахи добавление ароматизаторов в воздух для маскировки проблемы может привести к появлению дополнительных летучих органических соединений, что может увеличить фактор риска возникновения ряда проблем со здоровьем.
Никому не нравится вонючий дом или рабочее место, но новейшие научные данные показывают, что жизнь, работа или покупки, связанные с ярко выраженными запахами, оказывают очевидное влияние на здоровье человека и принятие решений. В исследовании с участием более 1000 взрослых американцев 34,7% сообщили о проблемах со здоровьем при воздействии ароматных продуктов на рабочем месте. 20% заявили, что ушли бы из бизнеса как можно быстрее, если бы почувствовали запах освежителей воздуха или ароматизированных продуктов, а 50% предпочли бы, чтобы в отелях, медицинских учреждениях, бизнес-специалистах и самолетах не использовались ароматизаторы.
Почему запахи так трудно отфильтровать из воздуха
Запахи трудно отфильтровать из воздуха, потому что традиционные очистители воздуха (такие как HEPA) просто не предназначены для удаления газов, таких как летучие органические соединения, из воздуха. Вместо этого большинство очистителей воздуха предназначены для фильтрации более крупных частиц, таких как пыль, перхоть и пыльца. Традиционные воздушные фильтры, называемые механической фильтрацией, служат для сбора этих частиц на поверхности фильтра и не удаляют газообразные элементы, такие как ЛОС.Однако, как вы увидите ниже, угольная фильтрация — это один из способов удаления летучих органических соединений, хотя у него есть свои недостатки.
Эффективность очистителей воздуха в борьбе с запахами — сравнение
HEPA-фильтры
Хотя фильтры HEPA (высокоэффективные воздушные фильтры для твердых частиц) предназначены для работы с крупными частицами, они не удаляют запахи, химические вещества, газы или летучие органические соединения. Это означает, что они в первую очередь неэффективны для устранения запахов. Что еще хуже, фильтры HEPA могут фактически служить источником затхлого, неприятного запаха.Когда загрязняющие вещества, такие как бактерии и плесень, задерживаются на фильтрах HEPA, они могут со временем размножаться, если фильтры не заменять, что может усилить неприятный запах.
HEPA-фильтры с УФ-светом
В то время как чистый HEPA-фильтр может служить темной влажной средой для размножения бактерий, плесени и грибка, HEPA-фильтры, оснащенные бактерицидной лампой UV-C, могут быть лучше. УФ-С означает ультрафиолет-С, тип света, который убивает микроорганизмы, фактически делая невозможным их воспроизводство.Однако эффективность светочистителей воздуха UV-C остается неясной, поскольку для уничтожения плесени и бактерий потребуется высокая доза света и время контакта.
Несмотря на то, что этот вариант может претендовать на то, чтобы лучше уменьшить затхлый запах в вашем доме, эффективность использования УФ-С для уменьшения запаха в лучшем случае неоднозначна, и было показано, что он производит озон, вредный загрязнитель. Таким образом, в общем, фильтры HEPA с УФ-светом или без него не являются жизнеспособным вариантом при стремлении уменьшить запахи в комнате.
Угольные фильтры воздушные
Фильтры, в которых используется активированный уголь для поглощения переносимых по воздуху химикатов, в частности ЛОС, образующих запахи, являются эффективным вариантом для удаления некоторых запахов из воздуха. Однако их эффективность зависит от нескольких факторов, которые следует учитывать при использовании этого метода.
Во-первых, количество угля, используемого в воздушном фильтре, радикально изменит эффективность угольных воздушных фильтров в удалении запахов, а сложность (толщина) угольных структур внутри самого воздушного фильтра оказывает огромное влияние на общие возможности фильтра.Часто тонкие и недорогие угольные фильтры, представленные на рынке, совершенно неэффективны для удаления запахов, химикатов и загрязняющих веществ из воздуха. Следовательно, вы можете рассмотреть количество активированного угля (в фунтах), которое присутствует в очистителе воздуха, когда это возможно.
Во-вторых, угольные воздушные фильтры имеют потенциальные недостатки из-за процесса, известного как отвод газов. Это происходит, когда уголь внутри фильтра становится насыщенным или иным образом нарушается из-за быстрого изменения влажности или температуры, например, что может привести к выбросу ЛОС фильтром обратно в воздух.Если предпочтительна угольная фильтрация, рекомендуется получить более высокий вес угля и заменить фильтры при насыщении, хотя выделение газа может происходить независимо от веса и насыщения фильтра.
Технология Molekule (PECO)

Хотя угольная фильтрация — достойный вариант для устранения запахов, есть еще один долгосрочный вариант, который может помочь справиться с вызывающими запах летучими органическими соединениями в воздухе, уничтожая находящиеся в воздухе химические вещества на молекулярном уровне. Этот метод очистки воздуха, называемый фотоэлектрохимическим окислением (PECO), был разработан учеными-исследователями более двух десятилетий назад и позволяет очистителю воздуха Molekule удалять запахи из воздуха.Это становится еще более важным, когда летучие органические соединения в воздухе вредны, поскольку очиститель воздуха Molekule уничтожает эти вредные химические вещества в воздухе, разрушая молекулярные связи.
Технология Molekule PECO устраняет запахи за счет образования свободных радикалов, которые расщепляют все ЛОС, в том числе вызывающие запах. Это означает, что Molekule уничтожает неприятные запахи, от неприятных до физически вредных, и, в отличие от угольных фильтров, Molekule не просто улавливает газы, но фактически уничтожает их.
Чтобы узнать больше о независимом тестировании и подтверждении Molekule против ЛОС, см. «Сторонние подтверждения, что очиститель воздуха Molekule уничтожает ЛОС» по этой ссылке.
Запахи — это переносимые по воздуху химические вещества, которые слишком малы для большинства очистителей воздуха
Запах гниющей пищи и токсичный газ, придающий сигаретному дыму особый запах, являются примерами летучих органических соединений (ЛОС), которые традиционные фильтры HEPA не могут устранить. Угольная фильтрация — один из достойных вариантов устранения запахов, хотя для этого требуется большое количество углерода, а к недостаткам относится возможность выделения ЛОС в атмосферу или их повторного попадания в воздух в повседневных ситуациях.
Поскольку газы, которые иногда наполняют наши дома неприятным запахом, очень малы, механическая фильтрация, такая как фильтры HEPA, не может их удалить, а традиционная газофазная фильтрация, такая как угольные фильтры, просто улавливает, а не удаляет их навсегда. Технология Molekule PECO — единственная технология очистки воздуха, которая может эффективно уничтожать летучие органические соединения, содержащиеся в воздухе химические вещества, образующие запах.
Очистители воздуха могут бороться с некоторыми запахами, но не могут действовать в одиночку
Ответ заключается не в том, чтобы маскировать запахи другими, более резкими ароматами, или использовать неэффективный фильтр HEPA, а решить всю проблему, сначала максимально удалив источник запаха.Использование очистителя воздуха, эффективного против запахов, поможет вам справиться с остаточными и неприятными запахами в вашем доме после того, как все будет сделано, включая удаление плесени и т. Д., И регулярную уборку. Потому что даже сегодня лучшие очистители воздуха не справятся с вашей стиркой.
Наше решение
Наряду с прямым вмешательством по удалению источника запаха, будь то плесень или сильный кухонный запах, может помочь использование определенных типов технологий очистки воздуха. Технология Molekule (PECO) — единственное решение для очистки воздуха, которое эффективно уничтожает летучие органические соединения (ЛОС), которые представляют собой переносимые по воздуху химические вещества, которые создают неприятный запах в вашем доме.Molekule уничтожает плесень, бактерии и перхоть домашних животных, которые также могут способствовать появлению неприятных запахов. Плохие запахи — это не обычная проблема, а вполне законная проблема, часть семейства переносимых по воздуху химических веществ, называемых ЛОС, многие из которых вредны, и мы не должны дышать.
Запах — это сложно, и не всем очистителям воздуха можно доверять в удалении неприятных запахов. К счастью, новые технологии способствуют изменению способов очистки наших домов и воздуха, и компания Molekule рада быть в авангарде улучшения качества воздуха в помещениях.
,Очистка ушной серы ватными палочками может повредить ваш слух и вызвать ИНФЕКЦИИ, исследование показывает.
ОЧИСТКА ушной серы с помощью ватной палочки может быть удовлетворительным способом очистить ваши уши от мусора, но это может повредить ваш слух.
Многие люди думают, что ушная сера — признак нечистоты, но использование бутонов, шпилек для волос, ключей от машины, зубочисток и других приспособлений для рытья может усугубить проблему.
2
Очистка ушной серы ватной палочкой может повредить ваши уши Фото: Getty ImagesИсследователи говорят в сказке старых жен о том, что нельзя класть в ухо ничего меньше, чем ваш локоть.
Существует риск, что вы можете порезать слуховой проход, проделать отверстие в барабанной перепонке или вывихнуть хрупкие слуховые кости, что приведет к потере слуха, головокружению и звону.
Чрезмерная чистка также может вызвать раздражение слухового прохода, вызвать инфекцию и вызвать образование еще большего количества серы или серы.
Это даже увеличивает вероятность закупорки ушной серы, которая блокирует слуховой проход и может привести к боли, зуду, ощущению наполненности, звону или ушам в ушах, потере слуха или выделениям или неприятному запаху из уха.
Медицинские эксперты говорят, что ухо очищается само по себе, и людям следует воздерживаться от попыток бороться с видимыми отложениями воска.
Д-р Сет Шварц сказал: «Пациенты часто думают, что они предотвращают накопление ушной серы, очищая их уши ватными тампонами, скрепками, ушными свечами или любыми другими невообразимыми вещами, которые люди вкладывают в уши.
«Проблема в том, что эти усилия по удалению ушной серы только создают дополнительные проблемы, потому что ушная сера просто продвигается вниз и попадает дальше в ушной канал.
«Все, что подходит к уху, может нанести серьезный вред барабанной перепонке и каналу с потенциалом временного или даже постоянного повреждения».
Комментарий
ДЖЕРЕМИ КЛАРКСОН
Помогите бороться с планом правительства заставить замолчать свободную прессу — и спасти свою свободуРазоблачено
Ноу-хау в области бровей
Вы не наносите воск над бровью … и три других способы, которыми вы неправильно наделали бровиExclusive
HAMMER HORROR
От набора для ампутации до объявления о розыске — вот некоторые из САМЫХ СТРАННЫХ аукционов, когда-либо проданныхназад, мешок и хлопок
Вощение или бритье ниже «увеличивает ВАШ риск ИППП на 440%»«Один мужчина написал по электронной почте, чтобы извиниться за то, что возбудился»
Лучший косметолог раскрывает скрытые истины депиляции бикини воскомД-р Шварц был председателем Американской академии отоларингологии — Фонда хирургии головы и шеи, который обновил рекомендации о том, что можно и чего нельзя делать в отношении здоровья уха.
Он сказал: «Это обновление важно, потому что оно не только предоставляет врачам передовой опыт в лечении серной пробки, но и является убедительным напоминанием пациентам о том, что здоровье уха начинается с них, и есть много вещей, которые они должны делать, а также многие вещи. что они должны немедленно прекратить делать это, чтобы не повредить уши.
«Люди склонны чистить уши, потому что считают, что ушная сера является признаком нечистоты.
«Эта дезинформация приводит к вредным привычкам, связанным со здоровьем ушей.«
Он добавил, что ушная сера или серу — это нормальное вещество, которое организм производит для очистки, защиты и «смазывания» ушей.
Он действует как самоочищающееся средство для поддержания здоровья ушей, удерживая грязь, пыль и другие мелкие частицы липкой ушной серой, которая не дает им проникнуть дальше в ухо.
2
Медицинские эксперты говорят, что ухо очищается само по себе, и людям следует воздерживаться от попыток устранить видимые скопления воска с помощью ватных палочекКредит: Getty ImagesЖевание, движение челюстей и разрастание кожи в слуховом проходе помогают переместить старую ушную серу из ушей в ушное отверстие, где она отслаивается или смывается во время купания.
И этот нормальный процесс изготовления воска и вытеснения старого воска является непрерывным.
Тем не менее, время от времени этот процесс очистки нарушается, и может образовываться скопление воска, которое может собираться и блокировать или частично блокировать слуховой проход.
Чрезмерное количество серной серы или ее повреждение поражает каждого десятого ребенка, одного из 20 взрослых и более одной трети гериатров.
В обновленных рекомендациях врачи призывают пациентов не чрезмерно чистить уши, вкладывать в ухо предметы размером меньше локтя и использовать ушные свечи, поскольку нет доказательств того, что они удаляют поврежденную серную пробу, и это может вызвать серьезное повреждение слухового прохода и барабанной перепонки.
Вместо этого пациенты должны обратиться к своему терапевту, если у них есть симптомы, которые могут посоветовать подождать, чтобы увидеть, очистится ли ухо естественным путем, провести ирригацию или спринцевание ушей или посоветовать смягчающие воск средства, известные как церуменолитики.
Мы платим за ваши истории! У вас есть история для новостной команды The Sun Online? Напишите нам по адресу [email protected] или позвоните по телефону 0207782 4368
,Определение









 В первые месяцы жизни малыши часто плачут, тем самым, сигнализируя о какой-то проблеме (вместо слов). Например, ребёнок проголодался, ему не хватает внимания или болит животик.
В первые месяцы жизни малыши часто плачут, тем самым, сигнализируя о какой-то проблеме (вместо слов). Например, ребёнок проголодался, ему не хватает внимания или болит животик.
 Вирусные и бактериальные инфекции органов дыхания (ларингит, фарингит, ангина и др.).
Вирусные и бактериальные инфекции органов дыхания (ларингит, фарингит, ангина и др.).
 При сильном перенапряжении связок.
При сильном перенапряжении связок.
 Плохой аппетит и отказ от пищи.
Плохой аппетит и отказ от пищи. Если ребёнку трудно дышать.
Если ребёнку трудно дышать. Примерная дозировка: 1/3 таблетки, предварительно растворённой в тёплой воде (давать не более 2-3 раз в день).
Примерная дозировка: 1/3 таблетки, предварительно растворённой в тёплой воде (давать не более 2-3 раз в день). Если осипший голос вызван простудой или инфекцией (что чаще всего происходит) малыша необходимо обеспечить теплом, не допуская сквозняков в помещении.
Если осипший голос вызван простудой или инфекцией (что чаще всего происходит) малыша необходимо обеспечить теплом, не допуская сквозняков в помещении. Не кутать его слишком сильно при выходе на улицу.
Не кутать его слишком сильно при выходе на улицу. Загрузка…
У вас есть опыт или вопросы по теме? Задайте вопрос или поделитесь опытом в комментариях.
Загрузка…
У вас есть опыт или вопросы по теме? Задайте вопрос или поделитесь опытом в комментариях.








 Читатели Ogrudnichke.ru рекомендуют:- Обзор самых популярных витаминных добавок для детей от компании Garden of Life Читать статью >>>
Читатели Ogrudnichke.ru рекомендуют:- Обзор самых популярных витаминных добавок для детей от компании Garden of Life Читать статью >>>




 Если причиной охриплости малыша является крик и плач, то успокоительное действие оказывает частое прикладывание ребенка к груди, а также необходимо давать регулярно теплое питье.
Если причиной охриплости малыша является крик и плач, то успокоительное действие оказывает частое прикладывание ребенка к груди, а также необходимо давать регулярно теплое питье.






 Слизистая носовой полости каждого человека имеет покрытие в виде слизи. Именно она защищает органы дыхания от попадания всевозможных болезнетворных бактерий, служит в качестве фильтра вдыхаемого воздуха и подогревает его. Эта слизь имеет беловатый оттенок, она не очень жидкая, и вырабатывается определенными железами организма. Помимо этого, физиологическая слизь не может вытекать из носа, а у новорожденных детей и грудничков она просто скапливается внутри носовой полости и превращается в корочки. Это зачастую происходит из-за того, что новорожденный малыш долгое время проводит в горизонтальном положении. Чтобы избежать такого засорения носа, родителям стоит почаще держать ребенка в вертикальном положении. Засыханию слизи в носу у новорожденного способствует и излишне сухой воздух в помещении, поэтому стоит воспользоваться увлажнителями воздуха или расставить в комнате емкости с водой.
Слизистая носовой полости каждого человека имеет покрытие в виде слизи. Именно она защищает органы дыхания от попадания всевозможных болезнетворных бактерий, служит в качестве фильтра вдыхаемого воздуха и подогревает его. Эта слизь имеет беловатый оттенок, она не очень жидкая, и вырабатывается определенными железами организма. Помимо этого, физиологическая слизь не может вытекать из носа, а у новорожденных детей и грудничков она просто скапливается внутри носовой полости и превращается в корочки. Это зачастую происходит из-за того, что новорожденный малыш долгое время проводит в горизонтальном положении. Чтобы избежать такого засорения носа, родителям стоит почаще держать ребенка в вертикальном положении. Засыханию слизи в носу у новорожденного способствует и излишне сухой воздух в помещении, поэтому стоит воспользоваться увлажнителями воздуха или расставить в комнате емкости с водой. назальным аспиратором. С помощью этого прибора можно высосать сопли у грудничка даже из дальней части носового хода. Причем сделать это довольно просто и безболезненно. Соплеотсос может быть выпущен разными фирмами, но принцип действия абсолютно одинаков. Обычно аспиратор состоит из центрального корпуса, гибкой трубки, безопасного анатомического наконечника и мундштука. Использование назального аспиратора не вызывает никаких проблем. Для начала нужно подготовить носик малыша, промыв его солевым раствором («Квикс» и пр.). По истечении 5 минут можно приступать к очищению. Сначала с помощью ватной палочки необходимо очистить носик от видимых корочек, а затем вставить в ноздрю аспиратор. Через мундштук необходимо втянуть ртом воздух, делая это максимально аккуратно и плавно. Точно также поступают и со второй ноздрей.
назальным аспиратором. С помощью этого прибора можно высосать сопли у грудничка даже из дальней части носового хода. Причем сделать это довольно просто и безболезненно. Соплеотсос может быть выпущен разными фирмами, но принцип действия абсолютно одинаков. Обычно аспиратор состоит из центрального корпуса, гибкой трубки, безопасного анатомического наконечника и мундштука. Использование назального аспиратора не вызывает никаких проблем. Для начала нужно подготовить носик малыша, промыв его солевым раствором («Квикс» и пр.). По истечении 5 минут можно приступать к очищению. Сначала с помощью ватной палочки необходимо очистить носик от видимых корочек, а затем вставить в ноздрю аспиратор. Через мундштук необходимо втянуть ртом воздух, делая это максимально аккуратно и плавно. Точно также поступают и со второй ноздрей.
 Частое появление слизи в носоглотке у малыша заставляет родителей подумать над тем, как убирать ее, не прибегая постоянно к лекарственным препаратам и антибиотикам. В том случае, если появление слизи вызвано простым насморком (не бактериальным) или просто попаданием пыльцы в нос, то в этом случае можно прибегнут к промыванию носа.
Частое появление слизи в носоглотке у малыша заставляет родителей подумать над тем, как убирать ее, не прибегая постоянно к лекарственным препаратам и антибиотикам. В том случае, если появление слизи вызвано простым насморком (не бактериальным) или просто попаданием пыльцы в нос, то в этом случае можно прибегнут к промыванию носа.
 Одной из наиболее частых причин, почему у ребенка в носу скапливается слизь, является аллергическая реакция. Некоторые дети реагируют на пылевого клеща. Звучит немного страшно, но такое случается только в том случае, если давно не менялась постель. У детей сразу начинает закладывать нос и течь из него.
Одной из наиболее частых причин, почему у ребенка в носу скапливается слизь, является аллергическая реакция. Некоторые дети реагируют на пылевого клеща. Звучит немного страшно, но такое случается только в том случае, если давно не менялась постель. У детей сразу начинает закладывать нос и течь из него.
































 Если у ребенка появились жидкие прозрачные сопли, то это явный признак ОРЗ или начинающейся аллергии. Нужно ли лечить такие сопли? Носовая слизь у ребенка вырабатывается таким же образом, что и у взрослого, и не представляет собой никакой угрозы. Возникновение прозрачных соплей свидетельствует о том, что организм начинает защищаться от воздействия вируса.
Если у ребенка появились жидкие прозрачные сопли, то это явный признак ОРЗ или начинающейся аллергии. Нужно ли лечить такие сопли? Носовая слизь у ребенка вырабатывается таким же образом, что и у взрослого, и не представляет собой никакой угрозы. Возникновение прозрачных соплей свидетельствует о том, что организм начинает защищаться от воздействия вируса. прозрачные выделения из носа;
прозрачные выделения из носа; Жидкие прозрачные сопли у ребенка, который заболел вирусной инфекцией или ОРЗ, через некоторое время сменяются густыми выделениями. Лечение такого насморка следует проводить только при строгом соблюдении постельного режима.
Жидкие прозрачные сопли у ребенка, который заболел вирусной инфекцией или ОРЗ, через некоторое время сменяются густыми выделениями. Лечение такого насморка следует проводить только при строгом соблюдении постельного режима. Если жидкие прозрачные сопли у ребенка возникли в результате аллергической реакции, то нужно обязательно выяснить, какой аллерген способствовал ее развитию.
Если жидкие прозрачные сопли у ребенка возникли в результате аллергической реакции, то нужно обязательно выяснить, какой аллерген способствовал ее развитию.










 Загрузка…
Загрузка…
 Как вылечить насморк у ребенка? Этот вопрос в тревоге задают мамы, столкнувшись с ринитом у малыша. Ответ один — при лечении насморка у грудничка 5 месяцев недопустимо применение лекарственных средств и препаратов, рекомендуемых и используемых для взрослых. Также необходимо установить природу возникшего ринита — различные формы насморка имеют несколько специфическое лечение. Все же к лечению насморка у малышей выставляется только одно требование — предотвращение развития осложнений с использованием минимального и оптимального количества медикаментозных средств и лекарственных препаратов.
Как вылечить насморк у ребенка? Этот вопрос в тревоге задают мамы, столкнувшись с ринитом у малыша. Ответ один — при лечении насморка у грудничка 5 месяцев недопустимо применение лекарственных средств и препаратов, рекомендуемых и используемых для взрослых. Также необходимо установить природу возникшего ринита — различные формы насморка имеют несколько специфическое лечение. Все же к лечению насморка у малышей выставляется только одно требование — предотвращение развития осложнений с использованием минимального и оптимального количества медикаментозных средств и лекарственных препаратов.












 Когда ребенок дышит ртом, сосание груди для него становится затрудненным и может привести к нарушениям работы дыхательных путей (рекомендуем прочитать: )
Когда ребенок дышит ртом, сосание груди для него становится затрудненным и может привести к нарушениям работы дыхательных путей (рекомендуем прочитать: )
 Нарушение терморегуляции — одна из причин сухости слизистых оболочек. Как правило, это связано со слишком теплой одеждой или духотой в комнате
Нарушение терморегуляции — одна из причин сухости слизистых оболочек. Как правило, это связано со слишком теплой одеждой или духотой в комнате
















 Маленькие детишки не застрахованы от простудных заболеваний. Как бы мамам не хотелось уберечь своих грудничков от различных недугов, осуществить это не всегда получается. Медицинская статистика замечает, что новорожденные малыши страдают в большей степени и простудными, и респираторными болезными, главными симптомами которых являются кашель, насморк, першение в горлышке, заложенность носа. Помочь справится ребенку с неприятными признаками болезни помогут ингаляции.
Маленькие детишки не застрахованы от простудных заболеваний. Как бы мамам не хотелось уберечь своих грудничков от различных недугов, осуществить это не всегда получается. Медицинская статистика замечает, что новорожденные малыши страдают в большей степени и простудными, и респираторными болезными, главными симптомами которых являются кашель, насморк, першение в горлышке, заложенность носа. Помочь справится ребенку с неприятными признаками болезни помогут ингаляции. Маленькие детишки и пугливы, и любопытны одновременно. Чтобы процесс проведения процедуры не был страшен для грудничка, ему необходимо на собственном примере показать, что ничего страшного в процедуре лечения нет, наоборот, это интересно и увлекательно. Ни в коем случае нельзя насильно заставлять малыша дышать лечебными парами, от такого процесс лечения не пройдет в нормальном режиме, а лишь расстроит и ребенка, и маму.
Маленькие детишки и пугливы, и любопытны одновременно. Чтобы процесс проведения процедуры не был страшен для грудничка, ему необходимо на собственном примере показать, что ничего страшного в процедуре лечения нет, наоборот, это интересно и увлекательно. Ни в коем случае нельзя насильно заставлять малыша дышать лечебными парами, от такого процесс лечения не пройдет в нормальном режиме, а лишь расстроит и ребенка, и маму.






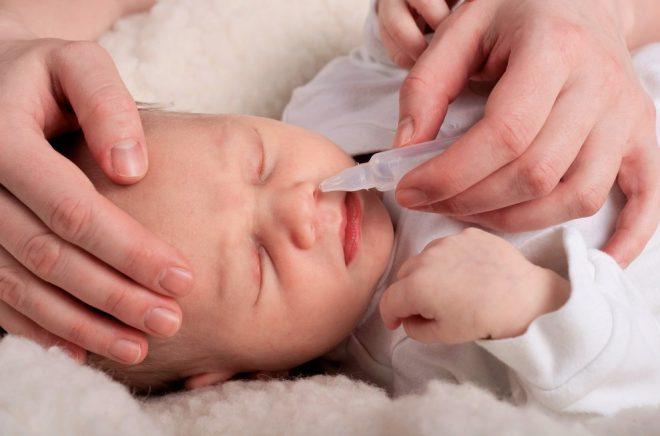
 Известно, что насморк и температура у грудничка являются основными признаками респираторных инфекций. До 80% всех случаев подобных заболеваний у грудничков вызывают вирусы. Наиболее часто причиной простуды становятся:
Известно, что насморк и температура у грудничка являются основными признаками респираторных инфекций. До 80% всех случаев подобных заболеваний у грудничков вызывают вирусы. Наиболее часто причиной простуды становятся: Признаки насморка у грудничка могут стать одним из симптомов прорезывания зубов. Главный удар в период прорезывания ложится на слизистую рта. Но ротовая полость имеет общие с носом кровоснабжение и иннервацию (связь с нервной системой), поэтому раздражение может переходить рефлекторно на нос.
Признаки насморка у грудничка могут стать одним из симптомов прорезывания зубов. Главный удар в период прорезывания ложится на слизистую рта. Но ротовая полость имеет общие с носом кровоснабжение и иннервацию (связь с нервной системой), поэтому раздражение может переходить рефлекторно на нос. Важно понять: что у грудничка насморк как один из составных симптомов заболевания или это инфекция только лишь носовой полости? Подходы к терапии ринита в каждой из перечисленных ситуаций несколько отличается.
Важно понять: что у грудничка насморк как один из составных симптомов заболевания или это инфекция только лишь носовой полости? Подходы к терапии ринита в каждой из перечисленных ситуаций несколько отличается. Очищающие капли выпускают на основе воды из моря или физиологического раствора хлорида натрия. Они улучшают отхождение носовой слизи, разжижая ее, предотвращают засыхание секрета в корочки. Это важная составляющая в терапии насморка у детей.
Очищающие капли выпускают на основе воды из моря или физиологического раствора хлорида натрия. Они улучшают отхождение носовой слизи, разжижая ее, предотвращают засыхание секрета в корочки. Это важная составляющая в терапии насморка у детей.

