Люголь при ангине | Блог Medical Note о здоровье и цифровой медицине
Что такое ангина и чем она опасна
Ангина — острое воспаление небных миндалин. Ее характерными признаками наряду с сильной, нестерпимой болью в горле и высокой температурой являются увеличение небных миндалин и появление на них характерных налетов и гнойников.
Зачастую миндалины увеличиваются настолько, что человеку становится трудно глотать. А вот насморка и кашля, обычно, не наблюдается.
В подавляющем большинстве случаев такое заболевание как ангина вызывает стрептококк. Это довольно коварный микроб, который при неадекватном или несвоевременном лечении способен вызвать тяжелейшие осложнения.
Среди них поражение клубочкового аппарата почек (гломерулонефрит), ревматоидный артрит, ревмокардит и сепсис.
Риск таких осложнений крайне велик в том случае, когда стрептококковую ангину пытаются вылечить без антибиотиков, и тогда, когда они назначены слишком поздно — спустя неделю и более от начала болезни.
Как правильно лечить ангину
Первое, что нужно сделать при подозрении на ангину, это вызвать врача. Нередко уже первичный осмотр позволяет специалисту диагностировать заболевание и назначить адекватное лечение, которое заключается в применении системных антибиотиков и местных антисептиков.
Для уточнения диагноза еще до начала антибактериальной терапии берут мазок из зева на флору и определение чувствительности к антибиотикам, а также проводят клинический анализ крови.
В качестве экспресс-диагностики, даже до прихода врача, можно воспользоваться специальными тест-полосками «Стрептатест». Они позволяют подтвердить или исключить наличие стрептококка группы А.
Во время лечения важно соблюдать постельный режим и не контактировать с другими людьми. Для снижения температуры используют нестероидные противовоспалительные средства.
Если антибиотики подобраны правильно, облегчение может наступить уже через пару дней. При этом очень важно пройти полный курс антибактериальной терапии, а после сдать анализы мочи и крови, чтобы исключить возможные осложнения.
При этом очень важно пройти полный курс антибактериальной терапии, а после сдать анализы мочи и крови, чтобы исключить возможные осложнения.
Что такое раствор Люголя и помогает ли он при ангине
Раствор Люголя — довольно эффективное бюджетное средство. Его можно найти в любой аптеке. Препарат состоит из обычного йода, калия йодида, воды и глицерола.
Йод — отличный антисептик, оказывающий бактерицидное действие в отношении грамотрицательных и грамположительных бактерий. Чувствительны к нему и патогенные грибы. Калия йодид служит растворителем основного действующего вещества в воде, а глицерол смягчает раздраженное горло.
Люголь можно приобрести в виде раствора для обработки слизистых оболочек ротовой полости и горла и в виде спрея.
Последний при ангине предпочтительнее, так как при смазывании воспаленных миндалин есть вероятность их травмировать. Это может спровоцировать распространение воспалительного процесса на здоровые участки.
Обработку горла Люголем можно проводить 4-6 раз в сутки. При этом важно впрыскивать лекарство точечно, направляя головку распылителя непосредственно в очаг воспаления. Следует понимать, что йод помимо пользы может принести и вред, поэтому переусердствовать с таким лечением не стоит.
После обработки горла следует воздержаться от питья и приема пищи как минимум на полчаса, а лучше — дольше.
Кому не стоит применять раствор Люголя
Люголем нельзя лечить детей до 5 лет. А до 12 лет следует применять его с осторожностью.
Даже несмотря на то, что при обработке горла Люголем в кровь попадает не слишком значительное количество йода, он накапливается в щитовидке и может исказить анализы на гормоны, выполненные на фоне лечения.
Такое лечение нежелательно для людей с гипертиреозом и другими патологиями щитовидной железы.
К противопоказаниям относят декомпенсированные заболевания печени и почек, герпетиформный дерматит, а также повышенную чувствительность к йоду и другим компонентам препарата. Не рекомендуют его для лечения беременных, особенно во втором и третьем триместре, и при кормлении грудью.
Не рекомендуют его для лечения беременных, особенно во втором и третьем триместре, и при кормлении грудью.
Препарат имеет весьма специфический привкус и у отдельных пациентов может спровоцировать рвотный рефлекс. В этом случае следует отдать предпочтение другим местным антисептикам.
Йод несовместим с эфирными маслами и может окислить металлы (в том числе брекеты и ортодонтические пластины)
Раствор Люголя нельзя применять длительно. Максимально допустимый срок — 2 недели. В противном случае не исключено появление симптомов «йодизма»: крапивицы, насморка, слюнотечения, слезотечения, ангионевротического отека и угрей.
Также при обработке горла Люголем может наблюдаться раздражение верхних дыхательных путей вплоть до бронхоспазма.
При проглатывании препарата возможно раздражение слизистых оболочек желудочно-кишечного тракта, особенно при одновременном приеме с аспирином.
Хранить препарат следует в темном месте: на свету йод разрушается.
Раствор люголя
Люголь является постоянным «жителем» домашней аптечки у многих людей, ведь он незаменим при простуде, когда воспалено горло. Давайте внимательнее рассмотрим этот фармацевтический продукт, и узнаем, как правильно им пользоваться, и в каких случаях он может быть эффективным лекарством.
Состав люголя
Говоря о составе люголя, важно уточнить, о какой форме выпуска идет речь: если говорить о люголе спрее – современном формате этого средства, тогда можно утвердительно заключить, что он состоит из йода, калия йодида, глицерола и очищенной воды.
Спрей равномерно орошает глотку, и не требует дополнительных средств для обработки, как это происходит в случае с раствором.
Если же говорить о растворе люголя, тогда можно отметить, что содержание глицерина в нем больше, а остальные компоненты – калия йодид и очищенная вода содержатся в таком же количестве, как и в спрее.
Люголь с глицерином – это удачная комбинация для обработки горла, потому что оба средства являются антисептиками.
Йод способствует расширению капилляров, благодаря чему горло прогревается, а глицерин смазывает воспаленную поверхность и уменьшает раздражение.
Формы выпуска средства:
- спрей;
- раствор.
Мази люголя не существует, несмотря на то, что им смазывают, в том числе, поверхность кожи.
Применение люголя с глицерином
Применение люголя может быть разнообразным: им орошают слизистые оболочки гортани и делают аппликации при стоматите.
Йод как основное действующее вещество люголя может уничтожать грамотрицательные и грамположительные бактерии, а также грибковую флору. Поэтому люголь при гнойной ангине может справиться со своей задачей, но вместе с ним стоит использовать и более эффективные средства, если возбудителем болезни стал стафилококк, потому что он менее устойчив к веществам люголя.
Применение раствора люголя с глицерином также используется при стоматите, который сопровождается возникновением язв в полости рта. В этом случае с помощью люголя делают аппликации, нанося средство на кусочек ваты или ватного диска и прикладывая на 20 минут к пораженной области.
Наружно люголь применяют при заедах, также в виде аппликаций.
Как и когда мазать горло люголем?
Самое эффективное средство для горла – люголь в виде раствора. Дело в том, что при обработке спреем горло орошается мелкими каплями, а при смазывании горла раствором воспаленная область обрабатывается более тщательно и средство ложится ровным слоем.
Поэтому для качественного лечения лучше пренебречь спреем и остановить выбор на «бабушкином» методе.
Для того чтобы смазать горло, возьмите несколько ватных палочек, смочите одну в растворе и смажьте одну сторону горла. Затем возьмите другую чистую палочку, смочите ее в растворе и обработайте другую часть горла.
После обработки желательно не пить и не есть в течение 45 минут.
При простуде, первых дискомфортных ощущениях в горле, смажьте его люголем. Очень важно в первую ночь болезни обработать горло люголем на ночь – это замечательное средство может привести к выздоровлению, если вирусы и бактерии еще не успели распространиться. Дело в том, что чем дольше будет действие люголя на горло – тем лучше, и поэтому вечерняя обработка очень эффективна.
Дело в том, что чем дольше будет действие люголя на горло – тем лучше, и поэтому вечерняя обработка очень эффективна.
Смазывать горло люголем можно и в течение дня – не больше 5-6 раз во время бодрствования.
Использовать люголь можно с трехлетнего возраста.
ПротивопоказанияВ период беременности и лактации это средство противопоказано.
Также оно запрещено к применению людям с тиреотоксикозом, поскольку йод участвует в образовании гормонов Т3 и Т4.
Лицам с декомпенсированными заболеваниями почек и печени и герпетиформным дерматитом также следует отказаться от использования этого средства.
Мёд, капуста, чеснок, горчица. Люди узнали, что это не только продукты, и пришли в ужас от народной медицины
Пользователи соцсетей обнаружили: люди делятся на тех, кого лечили народными методами, и тех, кому повезло. И пока одни комментаторы с любопытством узнают, как связаны чеснок и “Киндер-сюрприз”, другие с ужасом вспоминают ещё более странные лекарства из детства.
В конце января и начале февраля 2020 года пользователи социальных сетей всё чаще начали обсуждать способы лечения от простуды и гриппа. В процессе разговоров выяснилось: далеко не все знают, что такое настоящая народная медицина. Так, пользовательница твиттера Дарья Касаткина (больше известна под ником Дарья Сова) призналась подписчикам, что совсем недавно узнала о существовании горчичников и чеснока от гриппа.
etosova
Сначала я не знала, что такое горчичники, теперь я узнала о практике сования чеснока в пластиковые штуки из-под “киндеров”, чтобы дети их нюхали (!) от гриппа (!!!). Будто в другой стране росла.
Многие комментаторы, пусть и в шутку, признали: не пережить такие способы лечения в детстве – это и есть привилегии.
ЗАРЫКОВСКАЯ 2.0
Даша… ты такая привилегированная…
только полегче с егором а то сам знаешь
Испытываю классовую ненависть из-за этого твита.
Если вам повезло и вы тоже не столкнулись с этими издевательствами, мы как раз выяснили, что это было и для чего. Судя по всему, пик тенденции пришёлся на 2000-е годы: родители вешали детям на шею продырявленные пластиковые контейнеры из-под шоколадных яиц. А внутрь клался чеснок. Выглядело это как-то так:
Дело в том, что чеснок обладает антибактериальными и антипаразитарными свойствами, а по некоторым исследованиям помогает и в качестве противовирусного. Впрочем, доказательная медицина не подтверждает профилактической ценности чеснока – тем более подвешенного на шею в пластиковом контейнере, ведь аллицин, содержащийся в растении, выделяется только непосредственно в момент его разрезания или надкусывания.
Вскоре пользователи твиттера обнаружили, что не всем детям повезло с упаковками из-под “Киндер-сюрпризов”.
Учитель-бюджетник
Нам-то бусы из него делали, а кому-то “киндер” покупали ?
это не настя, это другая девочка
“Киндеры” – это ещё круто, я носила вот такие бусы.
Впрочем, это не единственный сомнительный метод лечения (или профилактики), с которым довелось столкнуться детям с постсоветского пространства. Другая комментаторша перечислила целый список других проявлений народной медицины.
Anastasiya Developerman
Это была ещё одна из приятных вещей из списка пыток:
✅ дышать над картошечкой под одеялом;
✅ мазать горло “Люголем” ватой на длинной палочке;
✅ полоскать горло и нос каждые 20 минут;
✅ парить ноги в кипятке с горчицей и спать с горчицей в носках;
✅ банки.
Если вы тоже не знали, что такое “Люголь”, то это раствор йода в водном растворе йодида калия, который часто продают на водяной основе или глицерине. Его действительно применяют для смазывания слизистых, и он оказывает противомикробное действие. А вот некоторым детям повезло меньше – им горло смазывали керосином (да).
Его действительно применяют для смазывания слизистых, и он оказывает противомикробное действие. А вот некоторым детям повезло меньше – им горло смазывали керосином (да).
sofie
Смазывали горло КЕРОСИНОМ, например. Потенциально ещё тогда нужно было кинуть спичку себе в рот и никаких проблем, никаких проблем.
А если у вас есть вопрос к “банкам”, ниже объяснили, что это такое.
Велик
А банки тебе ставили?
Наматываешь на толстую спицу или ножницы марлю, опускаешь её в спирт, поджигаешь, потом в банку, возюкаешь там огнём, а потом банку на спину.
Кстати, как и следовало ожидать, научные доказательства пользы банок отсутствуют, применение этого метода может быть вредно для здоровья. На этом комментаторы не успокоились. Люди начали делиться и другими странными рецептами, от которых становится не по себе.
Велик
Ещё вспомнила, как бабушка посоветовала маме закапать мне в нос свекольный сок от насморка. И никак не могла понять, почему я так ору и вырываюсь каждый раз. Потом закапала себе, офигела от того, что ей сожгло носоглотку, и перестала меня мучить.
кекельмейстер
Ещё скажи, что тебе не делали КОМПРЕСС ИЗ КАПУСТНОГО ЛИСТА при простуде.
Короче: тебе грудак мажут МЁДОМ и самый смачный капустный лист туда – ННННА – и ещё шалью обматывают.
Лежишь кайфуешь.
Гугл, впрочем, подсказывает, что большой сияющий мозг делает КАПУСТНЫЙ СОК от простуды, так что я ещё легко отделалась.
Ну а лучшим лекарством от всего на свете приверженцы народных методов, судя по всему, считают водку.
таргаррус ?️?
Dare i say прокладка, смоченная водкой, – как компресс на горло при простуде?
таргаррус ?️?
Алсо водка с перцем – от простуды, водка с солью – от отравления.
таргаррус ?️?
А ещё растираться водкой при температуре.
Впрочем, удивляться тому, что многих из нас лечили странными методами, не стоит. Ведь даже в 2020 году людям предлагают лечиться от коронавируса “Арбидолом”. И это при том, что этим препаратом даже грипп вряд ли вылечишь.
Ну а другой фейк привёл к тому, что жители Владивостока перестали покупать бананы из-за коронавируса. Из-за рассылок в WhatsApp слишком многие люди поверили, что этот фрукт опасен.
Антисептическое средство Люголя раствор с глицерином
как оказалось, это отличное средство не только при обычных простудках, лорингитах и танзилитах, но и вообще при различных заболеваниях ротовой полости. оказывается его еще применяют при стоматитах, парадонтитах…. вот уж спасибо, дал боженька более-менее крепенькое здоровье — столького не знаю про лекарства!….
зато, поскольку я певица-синица, то берегу горло от холода, простуд, воспалений…. обычно удается, но если уж не уберегла, то достаточно нескольких люгольных аппликаций и состояние тут же улучшается!
понятно, что *больное горло* в этом случае лишь сопутствующий фактор и инфлюэнца лечится комплексно.
а вот вкус у раствора люголя и в самом деле препротивный. да и ощущения, по факту нанесения средства на слизистую, да еще и воспаленную, не из приятных.
но!
как и у любого лекарственного средства, есть и побочные эффекты и противопоказания!
а поскольку я категорически против самолечения, приема препаратов исключительно после прочтения о них отзывов/заметок в интренете, просмотра рекламы по тв…. то считаю, что самодеятельно его можно применять лишь для облегчения мышечной боли (ака крепатура) и то возникшей в следствие очумелого занятия физкультурой. то есть, когда организм здоровый и бестолковый.
а в остальном, всем крепкого здоровья!
.
.
.
~~~~~ ~~~~~ ~~~~~ ~~~~~ ~~~~~
неймется заминусовать?
попробуйте досчитать до 999.
не попустило — повторите процедуру еще пару раз….
~~~~~ ~~~~~ ~~~~~ ~~~~~ ~~~~~
Использовал антисептическое средство Люголя раствор с глицерином всего один раз в своей жизни, совсем недавно. Заболел ангиной. Горло болит, голова болит, температура — 39*, причём очень резко: утром никаких симптомов, в обед запершило в горле, а ближе к вечеру — всё, кранты, подыхаю. Бабуля, соседка, посоветовала люголь(правда в виде спрея, «Два дня побрызгаешь, и всё как рукой снимет»). Ну я, дурак, и повёлся, тем более, что антибиотики без рецепта в аптеке не продают, да и стоят они в двадцать пять раз дороже. Но в аптеке не оказалось в наличии спрея, и я купил Антисептическое средство Люголя раствор с глицерином в обычной баночке. Накрутил на карандаш ватку, намочил её люголем, и давай мазать себе в горле. Хорошо, что из-за болезни я пол дня ничего не ел, а то бы сразу обрыгался. Но самый ужас начался позже. В горле жгёт так, как буд-то лезвиями кто-то орудует. Слюни выделяются бесконечно, их выплёвываешь, а они опять. Посмотрел на себя в зеркало — глаза налились кровью, лицо красное. Давай мерить давление 170 на 120. Ну думаю всё капец, сейчас сосуды в башке полопаются и я откину ласты. Отпустило где-то минут через патьнадцать. На следующий день купил «Биопарокс» и через два дня — «Всё как рукой сняло». Антисептическое средство Люголя раствор с глицерином это древний препарат, ему уже почти 200 лет. Я лучше заплачу в сто раз дороже за современные методы лечения, чем ещё раз испытаю на себе эту йодистую отраву. Кстати в инструкции написано: смертельная доза — около 3 г (около 300 мл препарата).
Для малышей и взрослых
Отзыв оставил(а) ms.BOSSKAОценка: 5 (из 5-ти)
Этот препарат я использую уже много лет. Сама я не часто страдаю всякими там ангинами, но вот детки часто болеют. Началось все у сына, когда стали лезть зубки. Иммунитет ослаблен в этот период, поэтому сразу к нам приходили красное горло и температура. Спреи детям до 5 лет использовать категорически нельзя (наш педиатр, правда, об этом не знает и назначает 4-месячному младенцу ингалипт). Пришла в аптеку в надежде хоть чем-нибудь помочь малышу. Там мне этот препарат и вручили. Прежде чем на ребенке применять, всегда испытываю на себе. Намазала горло — вкус немного специфический (из-за йода), но в целом очень даже приемлемый. Но ребенку не так-то просто горлышко смазать, он не будет сидеть с открытым ртом и ждать чуда. Механизм просто. Сначала наматываете не указательный палец бинт (должен остаться длинный хвостик, его держите другими пальцами, потому что у ребенка срабатывает рефлекс и он может начать сосать палец и бинт соскочит). Хорошо пропитываете бинт раствором. Садитесь, укладываете ребенка себе на колени, голова у вас на локте как можно лучше зафиксирована. Открываете ребенку ротик и мажете 2-3 секунды как можно глубже. Как правило, глубоко все равно не достаешь, но со слюной лекарство попадает в нужное место. Применять 2-3 раза в день. Обычно у нас горло проходит через 3 дня применения. Я и младшей сейчас мажу и довольна очень. А еще моя подруга просто соску-пустышку обмакивает в раствор, а ребенок сосет. Тоже помогает. Мой просто соски никогда не сосали, поэтому приходилось так приспосабливаться. Так что советую, не пожалеете. Здоровья вам и вашим деткам.
Иммунитет ослаблен в этот период, поэтому сразу к нам приходили красное горло и температура. Спреи детям до 5 лет использовать категорически нельзя (наш педиатр, правда, об этом не знает и назначает 4-месячному младенцу ингалипт). Пришла в аптеку в надежде хоть чем-нибудь помочь малышу. Там мне этот препарат и вручили. Прежде чем на ребенке применять, всегда испытываю на себе. Намазала горло — вкус немного специфический (из-за йода), но в целом очень даже приемлемый. Но ребенку не так-то просто горлышко смазать, он не будет сидеть с открытым ртом и ждать чуда. Механизм просто. Сначала наматываете не указательный палец бинт (должен остаться длинный хвостик, его держите другими пальцами, потому что у ребенка срабатывает рефлекс и он может начать сосать палец и бинт соскочит). Хорошо пропитываете бинт раствором. Садитесь, укладываете ребенка себе на колени, голова у вас на локте как можно лучше зафиксирована. Открываете ребенку ротик и мажете 2-3 секунды как можно глубже. Как правило, глубоко все равно не достаешь, но со слюной лекарство попадает в нужное место. Применять 2-3 раза в день. Обычно у нас горло проходит через 3 дня применения. Я и младшей сейчас мажу и довольна очень. А еще моя подруга просто соску-пустышку обмакивает в раствор, а ребенок сосет. Тоже помогает. Мой просто соски никогда не сосали, поэтому приходилось так приспосабливаться. Так что советую, не пожалеете. Здоровья вам и вашим деткам.
Хорош в комплексной терапии
Отзыв оставил(а) Наталья МасленниковаОценка: 5 (из 5-ти)
Раствор Люголя с глицерином помню еще с детства, когда болело горло, это была одна из самых нелюбимых мною процедур — смазывание миндалин этим растворм. Знаю, что этот препарат назван в честь французского врача Люголя, который предложил его для лечения туберкулеза.
Но сейчас вкус мне кажется не таким неприятным. Считаю, что эффективное проверенное средство для лечения воспалительных процессов в ротовой полости. Очень быстро помогает при использовании в комплексной терапии. Прекрасно спасает не только от заболеваний горла, но и при стоматите. В составе йод, который безотказно действует на бактерии и вирусы, оказывает раздражающее действие, что вызывает прилив крови к воспаленному месту, а следовательно быстрейшему выздоровлению.
Прекрасно спасает не только от заболеваний горла, но и при стоматите. В составе йод, который безотказно действует на бактерии и вирусы, оказывает раздражающее действие, что вызывает прилив крови к воспаленному месту, а следовательно быстрейшему выздоровлению.
Правда в наше время, когда есть различные спреи, которые удобно взять с собой раствор Люголя с глицерином заметно проигрывает, потому что подходит только для лечения дома и не так удобен в применении.
отличное средство при заболевании органов дыхания
Отзыв оставил(а) RonankeОценка: 5 (из 5-ти)
Столкнулась с такой не очень приятной болячкой, как фарингит. Пока обратилась к врачам, он успел принять хроническую форму: чувство инородного тела в горле, першение, дискомфорт при глотании, сухость в горле- симптомы, которые, сопровождали меня 24 часа в сутки. Различные спреи, таблетки для рассасывания, давали не долгий результат, затем дискомфорт начинался снова. Я просто измучилась, и наконец решила обратится к врачу.
Мне назначили раствор Люголя с глицерином. Купила в аптеке, пришла домой и начала лечение. Мое первое ощущение было, что я неправильно его использую-потому что у меня начало сильно жечь горло. Но уже на следующий день, я почувствовала улучшение. через пару дней сухость в горле прошла и першение тоже исчезло. Так как хронический фарингит заболевание довольно таки коварное, и лечится долго, то мое лечение продолжается и по сей день ( уже 2 мес), но Люголем пользуюсь постоянно, и могу с уверенностью сказать, что это действительно хорошее средство, которое помогает, и не стоит сумасшедших денег.
Эффективно, почти не противно, дешево!
Отзыв оставил(а) Ольга OlgaОценка: 5 (из 5-ти)
Раствор люголя с глицерином мне посоветовала педиатр после безуспешных попыток вылечить новомодными средствами больное горлышко моего сынули. До сих пор помню ее слова: «Верьте: за два дня пройдет!»
До сих пор помню ее слова: «Верьте: за два дня пройдет!»
Мне самой, несмотря на почтенный возраст этого лекарства, раньше сталкиваться с ним не приходилось.
Средство на самом деле оказалось очень эффективным! Теперь вся наша семья при простудах обращается к нему за незамедлительной помощью.
Как мы им пользуемся
Сначала нужно раздербанить на две части ватный диск.
и свернуть из него турунду. Если диск не разделить, то турунда получится слишком толстой и просто не войдет в узкое горлышка пузырька с лекарством.
Затем эту турунду фиксируем в медицинском зажиме: я специально для обработки горла его купила в магазине медицинской техники.
При таком способе турунда зажата намертво и никуда не соскользнет при обработке горла, как это случается у пользователей дедовского способа типа «ватку (марлю) намотать на карандаш — и в горло».
Макаем нашу заготовочку в пузырек с раствором люголя.
и обрабатываем воспаленный участок.
Это неприятно, особенно если воспаление сильное. Иногда появляется першение и даже жжение сразу после процедуры. Во рту ощущается отчетливый вкус йода, который мне очень неприятен, пополам со сладким привкусом глицерина.
Зато эффект наступает почти сразу! За него я готова простить этому средству все его неприятные неудобства.
P.S. Читала в аннотации, что противопоказанием к применению раствора люголя с глицерином является детский возраст до 5 лет и беременность. Врач нам назначала точно до этого возраста…. Однако в обсуждениях лечения эти средством не единожды читала рекомендации принимать водный раствор люголя внутрь в последнем триместре беременности для очищения организма.
Не знаю, где истина, пить его я навряд ли стану. Но горло раствор люголя с глицерином точно лечит!
[donate1]
Обычный Люголь эффективнее спрея(фото)
Отзыв оставил(а) Света ПетруковичОценка: 5 (из 5-ти)
Люголь — средство используемое при ангине ,когда не просто болит горло,- а сильная температура, очень больно открыть рот и глотать и главное воспаленные увеличенные миндалины. У ребенка моего они не просто красные были, а покрытые гнойными точками — фолликулярная ангина.
У ребенка моего они не просто красные были, а покрытые гнойными точками — фолликулярная ангина.
Маленькие детки полоскать горло не умеют, поэтому им в большинстве назначают пшикалки-спреи и сосалки-леденцы.
Но я, как это может не жестоко по отношению к ребенку, беру обычный люголь, хорошо наматываю на палец бинт, что б не развязался, макаю в люголь и прямо по гландам — шероховатый бинт помогает вскрыться нарывам — (я несколько раз бинт меняю, на нем прямо видны белые гнойные точки, что б опять их не заносить в горло) а люголь тут же промывает и дезинфицирует миндалинки. Делаем мы обычно это в несколько заходов- за один раз хорошо все не обработать, ребенку моему это не очень нравится, но он довольно терпеливо это сносит, спасибо хоть за палец не разу не кусал.
Не сказала б что у люголя такой уж отвратный вкус — можно сделать его аналог для обработки миндалин — вода+сода+йод — 1:1:1 ,вкус будет тот же. Пачкается так же как йод.
Если у вас ангина дошла до стадии гнойничков на миндалинах, можно долго и безрезультативно пшикать….а можно перетерпеть и сделать по моему рецепту. Не болейте, а люголь в любом случае остается одним из самых дешевых и эффективных средств при ангине.
наши ангины лечит за 2-3 дня
Отзыв оставил(а) Ольга ЕрофееваОценка: 5 (из 5-ти)
Достоинства: дешевый, хорошо лечит
Люголь…. Для кого-то скорая помощь при ангине, а для кого-то прошлый век. Но ведь »без старого не бывает нового» — неспроста люди придумали эту поговорку.
Теперь поговорим о моём мнении об этом препарате. Может он и »старьё», может в 21 веке им »не модно» лечиться, но одно бесспорно — я ещё не разу не слышала, чтобы он не справился — АНГИНУ ЛЕЧИТ НА ОТЛИЧНО!!! А почему врачи назначают новинки пациентам, так только ленивый не знает, что фармкомпании им денюшки платит за продвижение своего препарата в массы.
Теперь касательно моей семьи. Мой старший сын довольно часто болеет ангиной (и где только умудряется поймать, вроде и закаляемся?). До года красное горло лечили либо Септефрилом, Лисобактом, либо Хлорофилиптом. Как на мой взгляд, как для ангины слабенькие препараты. Лечение просто красного горла (не ангины) затягивалось на 1-1.5 недель (ангину наверное с месяц бы лечили). Ближе к 2 г познакомились с Люголем. Проблему ангин (любых) решали за 2-3 дня (мазала по 3 раза). Поначалу ребёнок не давался, это естественно. Потом, поняв что »не так чёрт страшен» (тем более я обьяснила зачем это делаю) спокойно ждал окончания процедуры.
До года красное горло лечили либо Септефрилом, Лисобактом, либо Хлорофилиптом. Как на мой взгляд, как для ангины слабенькие препараты. Лечение просто красного горла (не ангины) затягивалось на 1-1.5 недель (ангину наверное с месяц бы лечили). Ближе к 2 г познакомились с Люголем. Проблему ангин (любых) решали за 2-3 дня (мазала по 3 раза). Поначалу ребёнок не давался, это естественно. Потом, поняв что »не так чёрт страшен» (тем более я обьяснила зачем это делаю) спокойно ждал окончания процедуры.
Пробовали мы и спрей, но он какой-то грубоватый что ли. Да и действует хуже, как мне показалось. Раствор более приятней и мягче.
лечит горло. а еще им можно травить золото!….
Отзыв оставил(а) Ольга КорневаОценка: 5 (из 5-ти)
Достоинства: действенное средство
Недостатки: вкус на любителя
как оказалось, это отличное средство не только при обычных простудках, лорингитах и танзилитах, но и вообще при различных заболеваниях ротовой полости. оказывается его еще применяют при стоматитах, парадонтитах…. вот уж спасибо, дал боженька более-менее крепенькое здоровье — столького не знаю про лекарства!….
зато, поскольку я певица-синица, то берегу горло от холода, простуд, воспалений…. обычно удается, но если уж не уберегла, то достаточно нескольких люгольных аппликаций и состояние тут же улучшается!
понятно, что *больное горло* в этом случае лишь сопутствующий фактор и инфлюэнца лечится комплексно.
а вот вкус у раствора люголя и в самом деле препротивный. да и ощущения, по факту нанесения средства на слизистую, да еще и воспаленную, не из приятных.
но!
как и у любого лекарственного средства, есть и побочные эффекты и противопоказания!
а поскольку я категорически против самолечения, приема препаратов исключительно после прочтения о них отзывов/заметок в интренете, просмотра рекламы по тв…. то считаю, что самодеятельно его можно применять лишь для облегчения мышечной боли (ака крепатура) и то возникшей в следствие очумелого занятия физкультурой. то есть, когда организм здоровый и бестолковый.
то есть, когда организм здоровый и бестолковый.
а в остальном, всем крепкого здоровья!
.
.
.
~~~~~ ~~~~~ ~~~~~ ~~~~~ ~~~~~
неймется заминусовать?
попробуйте досчитать до 999.
не попустило — повторите процедуру еще пару раз….
~~~~~ ~~~~~ ~~~~~ ~~~~~ ~~~~~
Чуть не сдох от этого люголя.
Отзыв оставил(а) ИрисОценка: 1 (из 5-ти)
Недостатки: обжигает слизистую
Использовал антисептическое средство Люголя раствор с глицерином всего один раз в своей жизни, совсем недавно. Заболел ангиной. Горло болит, голова болит, температура — 39*, причём очень резко: утром никаких симптомов, в обед запершило в горле, а ближе к вечеру — всё, кранты, подыхаю. Бабуля, соседка, посоветовала люголь(правда в виде спрея, «Два дня побрызгаешь, и всё как рукой снимет»). Ну я, дурак, и повёлся, тем более, что антибиотики без рецепта в аптеке не продают, да и стоят они в двадцать пять раз дороже. Но в аптеке не оказалось в наличии спрея, и я купил Антисептическое средство Люголя раствор с глицерином в обычной баночке. Накрутил на карандаш ватку, намочил её люголем, и давай мазать себе в горле. Хорошо, что из-за болезни я пол дня ничего не ел, а то бы сразу обрыгался. Но самый ужас начался позже. В горле жгёт так, как буд-то лезвиями кто-то орудует. Слюни выделяются бесконечно, их выплёвываешь, а они опять. Посмотрел на себя в зеркало — глаза налились кровью, лицо красное. Давай мерить давление 170 на 120. Ну думаю всё капец, сейчас сосуды в башке полопаются и я откину ласты. Отпустило где-то минут через патьнадцать. На следующий день купил «Биопарокс» и через два дня — «Всё как рукой сняло». Антисептическое средство Люголя раствор с глицерином это древний препарат, ему уже почти 200 лет. Я лучше заплачу в сто раз дороже за современные методы лечения, чем ещё раз испытаю на себе эту йодистую отраву. Кстати в инструкции написано: смертельная доза — около 3 г (около 300 мл препарата).
Для малышей и взрослых
Отзыв оставил(а) ms. BOSSKA
BOSSKAОценка: 5 (из 5-ти)
Этот препарат я использую уже много лет. Сама я не часто страдаю всякими там ангинами, но вот детки часто болеют. Началось все у сына, когда стали лезть зубки. Иммунитет ослаблен в этот период, поэтому сразу к нам приходили красное горло и температура. Спреи детям до 5 лет использовать категорически нельзя (наш педиатр, правда, об этом не знает и назначает 4-месячному младенцу ингалипт). Пришла в аптеку в надежде хоть чем-нибудь помочь малышу. Там мне этот препарат и вручили. Прежде чем на ребенке применять, всегда испытываю на себе. Намазала горло — вкус немного специфический (из-за йода), но в целом очень даже приемлемый. Но ребенку не так-то просто горлышко смазать, он не будет сидеть с открытым ртом и ждать чуда. Механизм просто. Сначала наматываете не указательный палец бинт (должен остаться длинный хвостик, его держите другими пальцами, потому что у ребенка срабатывает рефлекс и он может начать сосать палец и бинт соскочит). Хорошо пропитываете бинт раствором. Садитесь, укладываете ребенка себе на колени, голова у вас на локте как можно лучше зафиксирована. Открываете ребенку ротик и мажете 2-3 секунды как можно глубже. Как правило, глубоко все равно не достаешь, но со слюной лекарство попадает в нужное место. Применять 2-3 раза в день. Обычно у нас горло проходит через 3 дня применения. Я и младшей сейчас мажу и довольна очень. А еще моя подруга просто соску-пустышку обмакивает в раствор, а ребенок сосет. Тоже помогает. Мой просто соски никогда не сосали, поэтому приходилось так приспосабливаться. Так что советую, не пожалеете. Здоровья вам и вашим деткам.
Хорош в комплексной терапии
Отзыв оставил(а) Наталья МасленниковаОценка: 5 (из 5-ти)
Раствор Люголя с глицерином помню еще с детства, когда болело горло, это была одна из самых нелюбимых мною процедур — смазывание миндалин этим растворм. Знаю, что этот препарат назван в честь французского врача Люголя, который предложил его для лечения туберкулеза.
Но сейчас вкус мне кажется не таким неприятным. Считаю, что эффективное проверенное средство для лечения воспалительных процессов в ротовой полости. Очень быстро помогает при использовании в комплексной терапии. Прекрасно спасает не только от заболеваний горла, но и при стоматите. В составе йод, который безотказно действует на бактерии и вирусы, оказывает раздражающее действие, что вызывает прилив крови к воспаленному месту, а следовательно быстрейшему выздоровлению.
Правда в наше время, когда есть различные спреи, которые удобно взять с собой раствор Люголя с глицерином заметно проигрывает, потому что подходит только для лечения дома и не так удобен в применении.
отличное средство при заболевании органов дыхания
Отзыв оставил(а) RonankeОценка: 5 (из 5-ти)
Столкнулась с такой не очень приятной болячкой, как фарингит. Пока обратилась к врачам, он успел принять хроническую форму: чувство инородного тела в горле, першение, дискомфорт при глотании, сухость в горле- симптомы, которые, сопровождали меня 24 часа в сутки. Различные спреи, таблетки для рассасывания, давали не долгий результат, затем дискомфорт начинался снова. Я просто измучилась, и наконец решила обратится к врачу.
Мне назначили раствор Люголя с глицерином. Купила в аптеке, пришла домой и начала лечение. Мое первое ощущение было, что я неправильно его использую-потому что у меня начало сильно жечь горло. Но уже на следующий день, я почувствовала улучшение. через пару дней сухость в горле прошла и першение тоже исчезло. Так как хронический фарингит заболевание довольно таки коварное, и лечится долго, то мое лечение продолжается и по сей день ( уже 2 мес), но Люголем пользуюсь постоянно, и могу с уверенностью сказать, что это действительно хорошее средство, которое помогает, и не стоит сумасшедших денег.
#люголь Instagram posts (photos and videos)
ЙОД
Часть 4
⠀
Сегодня поделюсь интересными фактами про йод 😮. ⠀
💛Нехватка йода считается важной проблемой здравоохранения в 129 странах, до 72% глобального населения страдает от болезней, связанных с недостатком йода.
⠀
💛По предположению географа Д. Добсона, причиной гибели неандертальцев 30000 лет назад послужила нехватка в их диете йода.
⠀
💛В эпоху Возрождения «припухшая» женская шея с увеличенной щитовидной железой считалась очень красивой. На картинах того времени большинство женщин и детей имеют все признаки диффузного зоба.
⠀
💛Первые массовые исследования людей для исключения заболеваний ЩЖ связаны с Наполеоном. Дело в том, что многие юноши из горных районов, которых он пытался определить на службу в армию, страдали от дефицита йода со всеми вытекающими отсюда последствиями: зоб, тугоухость, резкое снижение интеллекта. Это делало их непригодными для службы. Поэтому Наполеон велел ощупывать щитовидную железу у всех новобранцев и не допускать до службы тех, у кого она сильно увеличена.
⠀
💛В XIX веке в швейцарском Валле 90% жителей ходило с зобом, а в некоторых деревнях жили только кретины. В 1922 году австрийские солеварни впервые выпустили йодированную соль, и люди были спасены.
⠀
💛99% всех разведанных запасов йода находятся в двух странах: Японии и Чили.
⠀
💛Терапия йодом широко практиковалась до середины 1900-х г. Высокими дозами йода лечили сифилис. Йодид калия в дозах до 10 г и выше использовали для лечения бронхиальной астмы и хронических обструктивных болезней легких.
В середине 60-х им лечили практически все начиная от ангины и гайморита до туберкулеза, угревой сыпи, ожогов, ран, язв, конъюнктивита, дизентерии, колитов, отравлений, геморроя, дисбактериоза, грибковых поражений половых органов, воспаления почек, хламидиоза, простатитов. Но потом пришли антибиотики. Давайте догадаемся, почему🤔.
Много примеров использования йода изложено в книге А. Семеновой «Целительные свойства йода».
⠀
💛В среде, насыщенной йодом, наблюдаются необычные формы жизни животных и растений. Обитатели океана имеют рекордный вес и высокую продолжительность жизни: самое крупное животное нашей планеты — голубой кит, морские черепахи, живущие по 2-3 столетия и т.
⠀
💛Нехватка йода считается важной проблемой здравоохранения в 129 странах, до 72% глобального населения страдает от болезней, связанных с недостатком йода.
⠀
💛По предположению географа Д. Добсона, причиной гибели неандертальцев 30000 лет назад послужила нехватка в их диете йода.
⠀
💛В эпоху Возрождения «припухшая» женская шея с увеличенной щитовидной железой считалась очень красивой. На картинах того времени большинство женщин и детей имеют все признаки диффузного зоба.
⠀
💛Первые массовые исследования людей для исключения заболеваний ЩЖ связаны с Наполеоном. Дело в том, что многие юноши из горных районов, которых он пытался определить на службу в армию, страдали от дефицита йода со всеми вытекающими отсюда последствиями: зоб, тугоухость, резкое снижение интеллекта. Это делало их непригодными для службы. Поэтому Наполеон велел ощупывать щитовидную железу у всех новобранцев и не допускать до службы тех, у кого она сильно увеличена.
⠀
💛В XIX веке в швейцарском Валле 90% жителей ходило с зобом, а в некоторых деревнях жили только кретины. В 1922 году австрийские солеварни впервые выпустили йодированную соль, и люди были спасены.
⠀
💛99% всех разведанных запасов йода находятся в двух странах: Японии и Чили.
⠀
💛Терапия йодом широко практиковалась до середины 1900-х г. Высокими дозами йода лечили сифилис. Йодид калия в дозах до 10 г и выше использовали для лечения бронхиальной астмы и хронических обструктивных болезней легких.
В середине 60-х им лечили практически все начиная от ангины и гайморита до туберкулеза, угревой сыпи, ожогов, ран, язв, конъюнктивита, дизентерии, колитов, отравлений, геморроя, дисбактериоза, грибковых поражений половых органов, воспаления почек, хламидиоза, простатитов. Но потом пришли антибиотики. Давайте догадаемся, почему🤔.
Много примеров использования йода изложено в книге А. Семеновой «Целительные свойства йода».
⠀
💛В среде, насыщенной йодом, наблюдаются необычные формы жизни животных и растений. Обитатели океана имеют рекордный вес и высокую продолжительность жизни: самое крупное животное нашей планеты — голубой кит, морские черепахи, живущие по 2-3 столетия и т. д.
д.
можно ли мазать горло раствором на 1 2 3 триместре
Простуды часто сопровождаются болью в горле. Ангина, фарингит являются опасными заболеваниями, которые способны вызвать серьёзные осложнения. Будущей маме важно быстро справиться с болезнью. В период беременности по возможности применяются только лекарственные средства, которые не оказывают негативного воздействия на формирующийся организм ребёнка. Для лечения боли в горле врачи назначают местные антисептики. Одним из эффективнейших препаратов является раствор Люголя с глицерином. Споры о целесообразности его использования при беременности ведутся и по сей день.
- 4.1 Таблица: антисептики для горла, назначаемые беременным при простуде
Состав и действие раствора Люголя с глицерином
Раствор Люголя с глицерином является местным антисептиком на основе йода. Он состоит из дистиллированной воды, йодистого калия, йода и глицерина в определённой пропорции. Согласно инструкции, Люголь при беременности применять нельзя.
Из-за содержания йода мнения врачей о безопасности применения этого препарата в период ожидания малыша расходятся. Йод при приёме внутрь быстро всасывается и скапливается в щитовидной железе. Его избыток может негативно отразиться на формировании плода.
Несмотря на это, многие практикующие врачи назначают Люголь будущим мамам, объясняя, что в данном случае йод способен проникнуть в организм только при проглатывании. А поскольку раствор применяется местно, риск попадания йода внутрь минимален. К тому же концентрация активного вещества в растворе Люголя, по мнению этих специалистов, мала и поэтому не способна привести к переизбытку йода в организме, а также к отравлению йодом — йодизму.
Правильное применение минимизирует риск побочных эффектов. Излишки препарата необходимо выплёвывать, а не глотать, не допуская их попадания в организм.
Йод является сильнейшим антисептиком. Попадая на слизистые, он вызывает гибель болезнетворных бактерий и грибков, способствуя избавлению от инфекции. Раствор Люголя уничтожает все известные бактерии.
Обратитесь к врачу, которому вы доверяете, чтобы оценить, целесообразно ли применение этого антисептика в вашем конкретном случае.
Состав и форма выпуска
Люголь – антисептическое лекарственное средство. Основное действующее вещество в его составе – молекулярный йод. Он оказывает антисептический и местнораздражающий эффект. Последний помогает усилить выработку слизи, а также спровоцировать кашель и чихание. Это особенно важно при инфекционно-воспалительных болезнях, поскольку вместе со слизью уходят болезнетворные микробы, а поверхность дезинфицируется особыми веществами, входящими в ее состав.
Люголю присуща высокая бактерицидная активность в отношении грамотрицательных и грамположительных бактерий, а также патогенных грибов. Уничтожая их, лекарственный препарат предотвращает дальнейшее развитие воспаления. Стафилококки, обладающие большей устойчивостью к йоду, подавляются в 80% случаев, но при условии длительного лечения. Синегнойная палочка отличается устойчивостью к лекарственному средству. Также большое значение имеет то, что в отличие от антибиотиков, Люголь не вызывает привыкание, за счет чего его можно применять достаточно часто и долго.
Попадая на поверхность кожи и слизистой, препарат всасывается и поступает в общий кровоток. Если Люголем обрабатывается небольшой участок, то в кровоток попадает малое количество йода, которое затем выходит с мочой из организма. Если же лекарство применяется на больших по площади покровах, то всасывается много йода, который затем участвует в синтезе тироксина и трийодтиронина – гормонов щитовидной железы.
Таким образом, лекарственный препарат оказывает следующий эффект:
- антисептический;
- подсушивающий;
- противовоспалительный;
- антибактериальный и противогрибковый.
Помимо йода в состав входит вода, калия йодид, улучшающий растворение йода в воде, а также глицерол, оказывающий смягчающий эффект.
Люголь выпускается в двух формах – спрей и раствор. Раствор продается в пузырьках из темного стекла с капельницей. Спрей находится во флаконе с насадкой-распылителем. Обе формы идентичны по составу, но различаются по способу применения. Спрей удобнее и приятнее использовать, в то время как раствор более эффективный. Орошая слизистую спреем, вещество не всегда попадает на нее равномерно. Раствор можно нанести на воспаленный участок тщательно и одним слоем.
Чтобы выбрать лучшую форму выпуска необходимо учитывать, для кого предназначен препарат. Так ребенку удобнее использовать спрей, поскольку нанесение на слизистую лекарства может вызвать у него рвотный рефлекс. Что же касается беременных женщин, то им рекомендуется отдать предпочтение раствору. Смазывая очаг воспаления, можно точно рассчитать дозу Люголя, тем самым избежать ее превышения.
Что лечат Люголем
Врачи назначают Люголь для борьбы с различными заболеваниями горла:
- ангиной,
- фарингитом,
- тонзиллитом,
- воспалением связок.
Препарат способствует быстрому облегчению боли в горле, активно борется с бактериями, вызывающими воспаление. Его можно использовать также наружно — мазать незначительные повреждения (порезы, царапины), обеззараживая поверхность кожи.
Назначить Люголь, рассчитать правильную дозировку и курс лечения может только врач.
Противопоказания и побочные действия
Люголь при беременности как в 1, так и в последующих триместрах, имеет свои противопоказания. К ним относятся:
- заболевания печени и почек в стадии декомпенсации;
- герпетиформный дерматит, характеризующийся зудящими высыпаниями;
- непереносимость йода;
- тиреотоксикоз (повышение уровня гормонов щитовидной железы).

Встречаются побочные реакции в виде аллергии, которая может проявляться следующим образом:
- крапивница;
- аллергический насморк;
- слезотечение;
- угревые высыпания;
- йодизм;
- усиленное отделение слюны.
Инструкции по безопасному применению
Противопоказания и возможные побочные эффекты
Согласно инструкции, противопоказаниями к применению раствора Люголя, помимо беременности, являются:
- аллергические реакции;
- ринит;
- воспаление горла на фоне сухого кашля;
- повышенная чувствительность к компонентам препарата.
При частом попадании препарата внутрь может возникнуть избыток йода в организме. Он грозит заболеваниями щитовидной железы, нарушениями гормонального фона, общей интоксикацией организма будущей мамы.
В период лечения Люголем следует прекратить приём витаминов и препаратов, содержащих в составе йод. Злоупотребление йодосодержащими лекарствами вызывает отравление организма — йодизм. Проявляется он:
- обильным слезотечением;
- надрывным кашлем;
- повышенным слюноотделением;
- отёком гортани;
- язвенными поражениями кожи.
Такое состояние очень опасно для мамы и малыша. Йод в избыточных количествах угнетает работу щитовидной железы, резко нарушая гормональный фон. Эти изменения могут привести к серьёзным патологиям развития ребёнка: неправильное формирование головного мозга, недоразвитие нервной системы.
Перед началом лечения следует сообщить врачу обо всех принимаемых вами медикаментозных препаратах и витаминах.
Самостоятельное увеличение частоты применения Люголя или превышение рекомендуемой врачом дозировки также может вызвать ожог слизистой горла. Такое поражение характеризуется болью при глотании и отёком тканей ротовой полости. В серьёзных случаях возможны изменения голоса, рвота, удушье. Для облегчения симптомов рекомендуется частое тёплое питье, смазывание горла оливковым или облепиховым маслом, полоскание подогретым отваром ромашки.
При появлении симптомов ожога слизистой горла необходимо сразу прекратить лечение Люголем и обратиться к врачу.
Что лучше: спрей или раствор
Производители выпускают две формы Люголя: раствор для смазывания горла и спрей. Раствором обрабатывают поражённое горло, нанеся на ватный тампон. Такой способ практически исключает попадание йода внутрь, что снижает риск побочных эффектов для будущей мамы.
Раствор Люголя для смазывания больного горла
Спрей отличается от раствора не составом, а лишь наличием в комплекте специальной насадки-распылителя. Разные формы выпуска обладают одним механизмом действия.
Форма выпуска препарата в виде спрея удобна, но менее безопасна при беременности
Будущей маме лучше выбрать для лечения раствор Люголь. Его способ нанесения минимизирует попадание внутрь йода, исключая возникновение негативных последствий для здоровья. Ватный тампон следует смочить раствором Люголя и обработать воспалённую слизистую. Спрей распыляется непосредственно в горло.
Часто врачи рекомендуют в период беременности обработку проводить не более двух раз в день. Длительность курса лечения также обычно назначается минимальная.
Важно! Люголь обладает подсушивающим действием на слизистую и может усугубить сухой кашель и першение в горле.
Люголь как антисептик
Люголь — синтетический медикамент, который широко используется при инфекционно-воспалительных заболеваниях органов ротовой полости, верхних дыхательных путей, а также при ожоговых поражениях кожных покровов. Данный препарат в основном выпускается литовскими, российскими и украинскими фармацевтическими компаниями. Сам по себе раствор имеет тёмно-бордовый цвет и обладает достаточно неприятным едким йодным привкусом. Этот медикамент реализуется из прилавков аптек без рецепта врача.
Люголь спрей — безрецептурный лекарственный препарат
В медицинской практике этот антисептик используется из-за следующих действий:
- антибактериального;
- противовоспалительного;
- противогрибкового;
- обезболивающего.

Люголь выпускается в виде двух основных форм:
- спрея локального действия;
- раствора.
Люголь и беременность
Официальная инструкция к данному антисептику запрещает его приём в период гестации. Связано это прежде всего с тем, что активным действующим веществом Люголя является йод. Но современные специалисты так и не пришли к единому мнению по поводу целесообразности назначения препарата будущим мамам. Поэтому несмотря на все табу, которые предписывает инструкция, в некоторых случаях они прописывают Люголь в период гестации.
Американское управление по надзору за качеством пищевых продуктов и медикаментов относит Люголь к категории лекарственных препаратов группы D. Это самая последняя и опасная категория в отношении тератогенности и негативного воздействия на плод. Лабораторные исследования показали, что длительное использование данного препарата (более недели) во время гестации подавляет деятельность щитовидной железы как мамы, так и малыша во втором и третьем триместрах.
Обусловлено ли применение медикамента в первые 12 недель беременности
Основная опасность, которую таит в себе Люголь, — наличие йода, переизбыток которого в организме может стать причиной патологий развития плода, в частности, дисфункций щитовидной железы. Но, как утверждают специалисты, при нанесении препарата на слизистые оболочки или кожные покровы лишь малая часть активных веществ попадает в общий кровоток. Главное, следует соблюдать все правила приёма препарата и не допускать его попадания в желудочно-кишечный тракт, так как при случайном проглатывании всасываемость антисептика увеличивается практически до 100%. Но медики считают, что концентрация йода в препарате слишком мала, чтобы представлять какую-либо опасность для развивающегося малыша.
Более того, некоторые медики даже считают данный препарат полезным в первом триместре гестации, так как именно в эти месяцы наблюдается значительное снижение иммунной системы и авитаминоз. А применение Люголя может стать отличной профилактикой дефицита этого соединения в организме беременной женщины. Кроме того, на зачаточном уровне гестации щитовидная железа малыша неразвита, а значит, не функционирует.
А применение Люголя может стать отличной профилактикой дефицита этого соединения в организме беременной женщины. Кроме того, на зачаточном уровне гестации щитовидная железа малыша неразвита, а значит, не функционирует.
Люголь и последние два триместра гестации
Во втором и третьих триместрах гестации малыш защищён от химических и механических воздействий плацентой. Но это не мешает соединениям йода проникать к плоду и воздействовать на работу уже сформированной щитовидной железы. Поэтому применение йдосодержащего антисептика должно происходить только по назначению лечащего врача.
В некоторых случаях после применения лекарственных средств, содержащих йод, врач может назначить беременной женщине сдать анализ крови на уровень гормонов Т3 и Т4, которые отвечают за жизненно важные процессы в организме человека. Дефицит или нехватка этих гормонов может негативно сказаться на развитии плода и сохранении гестации. К слову, йод стимулирует выработку этих гормонов щитовидной железой.
Таблица: лекарственные формы препарата
| Название медикамента и лекарственная форма | Активные и вспомогательные вещества | Показания к применению относительно беременных женщин | Способ применения |
| Люголь спрей |
|
Антисептические препараты йода используются только наружно. Ни в коем случае нельзя использовать раствор Люголя внутрь. | Дозировку и курс лечения должен назначать лечащий врач исходя из состояния будущей мамы и течения гестации.
|
| Люголь раствор с глицерином | Раствор Люголя имеет более плотную консистенцию, чем спрей а значит лучше обволакивает повреждённые места. Но не стоит усердствовать, чтобы не пересушить слизистые оболочки и не развился химический ожог. Курс лечения и точную дозировку может прописать только лечащий врач.
Курс лечения не должен длиться дольше недели. |
Входящие в состав данного антисептика химические вещества дополняют друг друга и обуславливают его терапевтический эффект. Таким образом, йод сам по себе борется с «обитателями» патогенной микрофлоры, предотвращая их рост и дальнейшее размножение. Калия йодид, в свою очередь, способствует лучшему растворению йода в воде. Без глицерола Люголь был бы слишком «жёстким» и пересушивал слизистые оболочки. Но именно наличие последнего компонента в составе лекарственного средства обеспечивает его смягчающий эффект и даёт возможность использовать его даже при сухом лающем кашле и першении в горле.
Таким образом, йод сам по себе борется с «обитателями» патогенной микрофлоры, предотвращая их рост и дальнейшее размножение. Калия йодид, в свою очередь, способствует лучшему растворению йода в воде. Без глицерола Люголь был бы слишком «жёстким» и пересушивал слизистые оболочки. Но именно наличие последнего компонента в составе лекарственного средства обеспечивает его смягчающий эффект и даёт возможность использовать его даже при сухом лающем кашле и першении в горле.
Раствор Люголя с глицерином обладает смягчающим действием
Многие используют раствор Люголя в целях очищения организма от токсинов и шлаков, но когда речь идёт о беременности, то данные процедуры строго противопоказаны. Связано это прежде всего с тем, что во время таких манипуляций возникает необходимость в пероральном приёме медикамента.
Фармацевтический рынок предлагает также сравнительно новый лекарственный препарат Люголь Виалайн, состав которого дополнен морской солью, экстрактами ламинарии, коры дуба, кожуры грецкого ореха, вытяжками из зверобоя, а также триклозаном и натрием сахаринатом. Терапевтический эффект данного антисептика практически не отличается от состава классического Люголя.
Люголь Виалайн дополнен растительными компонентами, что только улучшает его терапевтический эффект
Я негативно отношусь к применению различного рода лекарственных препаратов в период гестации, особенно, таких тератогенных, как Люголь. При вынашивании своей первой малышки я старалась справляться с заболеванием на зачаточных этапах его развития, чтобы не допустить осложнений. Естественно, всё происходило после консультации с терапевтом или гинекологом. Наиболее часто при первых признаках першения в горле или воспалении слизистых я обращалась к методам нетрадиционной медицины. Я старалась придерживаться постельного режима, пила большое количество малиновых и компотных морсов, дышала над парами картошки, отваренной в мундире и прочее. В крайнем случае врач назначал мне препараты растительного происхождения с более щадящим мягким составом.
Таблица: спрей или раствор
| Спрей | Раствор | ||
| Преимущества | Недостатки | Преимущества | Недостатки |
|
|
|
|
Чем можно заменить Люголь: аналоги и другие местные антисептики
Существует линейка препаратов-аналогов, совпадающих с Люголем по активному компоненту: Йодинол, Йодопирон, спиртовые и водные растворы йода. Все они содержат йод. Применять их следует также, как и Люголь, только по назначению и под строгим контролем врача.
Однако во многих случаях врачи делают выбор в пользу более безопасных местных антисептиков, схожих по механизму действия и подходящих для беременных. Они рассмотрены в таблице ниже.
Таблица: антисептики для горла, назначаемые беременным при простуде
| Название | Действующее вещество | Формы выпуска | Показания | Противопоказания | Применение при беременности |
| Гексорал | Гексэтидин |
|
|
| Нет ограничений |
| Ангинал | Комплекс лекарственных растений |
|
|
| Нет ограничений |
| Анзибел |
| Таблетки для рассасывания |
|
| Только по показаниям после консультации врача |
| Лизобакт | Лизоцима гидрохлорид | Таблетки для рассасывания |
|
| Нет ограничений |
| Мирамистин | Бензилдиметил-миристоиламино-пропиламмония хлорида моногидрат |
|
| Повышенная чувствительность к компонентам препарата | Нет ограничений |
| Фарингосепт | Моногидрат амбазона | Таблетки для рассасывания |
| Гиперчувствительность к амбазону | Нет ограничений |
| Тантум Верде | Бензидамина гидрохлорид |
|
|
| Возможно применение по показаниям |
Фотогалерея: варианты замены раствора Люголя во всех триместрах беременности
Лизобакт — одно из самых безопасных средств для дезинфекции ротовойполости при беременности
Анзибел убивает бактерии и снимает боль в горле
Ангинал — растительный препарат на основе комплекса экстрактов
Раствор для полоскания горла Гексорал
Мирамистин обладает антисептическим и регенерирующим действием
После приёма Фарингосепта не рекомендуется пить и есть в течение часа
Тантум Верде снимает боль и воспаление горла
Меры предосторожности и возможные побочные действия
Чрезмерное использование может привести к возникновению побочных реакций:
- аллергические высыпания, в том числе крапивница;
- чувство раздражения, першения и сухости в горле;
- кашель;
- повышенное слюноотделение;
- проблемы со сном;
- тахикардия;
- заторможенные реакции;
- слабость в мышцах тела;
- отек гортани;
- ожог обработанных участков;
- заложенность носа;
- йодизм.
Препарат, применяемый по указанной врачом схеме, не влияет на активность ребенка. При длительном и систематическом приеме препарата йод всасывается и накопляется, в результате чего происходит угнетение работы щитовидной железы.
До 2 лет при распылении спрея может возникнуть спазм мышц гортани и бронхов (ларингоспазм и бронхоспазм). Это не является особенностью Люголя, это касается всех спреев с любыми активными компонентами.
Люголь не предназначен для употребления внутрь, его разрешено применять только наружно.
Если препарат с йодом используется впервые, то перед началом лечения необходимо провести накожную пробу. Для этого нужно нанести немного вещества на локтевой сгиб или запястье. Через несколько часов, в идеале сутки, осмотреть обработанный участок кожи. Если проявилась сыпь, возникло покраснение, зуд, боль – немедленно прекратить использование.
Препарат распадается при наличии тиосульфата, поэтому при попадании раствора внутрь проводится промывание желудка этим веществом.
Отзывы женщин
Средство старое, эффективное, недорогое и удобное в применении. Считается, что убивает до 80% стафилококков. В сутки можно 4–6 раз брызгать горло спреем, противно, но эффективно. Однако, во время беременности мне врачи говорили, что долго пользоваться Люголем нельзя. Избыток йода может отрицательно повлиять на формирующуюся щитовидную железу плода, а в период кормления через грудное молоко тоже оказать влияние на щитовидку малыша, что не есть хорошо.
Мадиhttps://irecommend.ru/content/lyugol-beremennym-i-kormyashchim-s-ostorozhnostyu
Меня беспокоило во время беременности першение и боли в горле. Знакомая-фельдшер посоветовала смочить ватный тампон раствором Люголя и обработать глотку, миндалины. Она сказала, что это средство поможет, но в инструкции имеются противопоказания, из-за которых спорят многие врачи. <�…> На второй день я уже не наносила Люголь. Горло больше не болело. Если же переживаете за щитовидную железу, обратитесь сначала к врачу-эндокринологу. Он вам точно пояснит и заодно проверит здоровье.
Andreeva MShttps://www.bolshoyvopros.ru/questions/1173152-primenenie-ljugolja-vo-vremja-beremennosti.html
Хорошее обезболивающее средство. Я болела ларингитом при беременности, была очень сильная боль в горле. Обезболивающие в таблетках не помогали, тогда мне посоветовали применить этот спрей. После того как я пшикнула себе на гланды, боль мгновенно ушла.
Всем советую, помогает.
Респектhttps://otzovik.com/review_1810650.html
Горло — это моё слабое место. Чуть что, сразу болит в первую очередь горло. Если кашель, то на месяц. Чего только не было. Всегда спасает Люголь. Однажды, когда я была беременна, угораздило меня заболеть гнойной ангиной. Это когда белые точки в горле. Спас меня именно он. Люголь продолжает спасать меня, когда я только чувствую, что прихватывает горлышко. Но с ним стоит быть осторожным <�…>, иначе можно сжечь слизистую и получить огромную порцию йода.
blackideashttps://otzovik.com/review_2401522.html
Как применять Люголь при беременности
Спрей Люголь назначается 4-6 раз в день. Препарат подносится к ротовой полости, и воспаленная слизистая оболочка орошается одним нажатием на распылитель. Минус спрея в том, что при орошении происходит непроизвольное заглатывание лекарства.
Люголь при беременности во 2, 3 триместрах предпочтительнее использовать в виде раствора. Лечебная жидкость наносится на ватный тампон, после чего обрабатывается участок воспаления. Остатки препарата сплевываются.
Курс определяется врачом индивидуально, но длится он не более 10 дней.
Нюансы использования Люголя на разных сроках беременности
Люголь при беременности в 1 триместре
Считается относительно безопасным препаратом. Дело в том, что на ранних сроках гестации щитовидная железа еще не сформирована, происходит только закладка органов и систем плода.
Организм женщины в это время страдает от йододефицита, поэтому Люголь может применяться без ущерба для здоровья.
Тем более, что воспалительный процесс в организме матери таит в себе гораздо большую опасность, чем применение йода.
Люголь при беременности во 2 триместре
Лучше не использовать. В этот период плацента берет на себя функцию защиты плода от проникновения инфекций.
С 12 недели в организме матери, как правило, достаточное количество йода на фоне приема витаминов и микроэлементов. Начинает формироваться щитовидная железа ребенка, поэтому избыток элемента может привести к развитию врожденных пороков.
Люголь при беременности в 3 триместре
Применение требует взвешенного подхода. Организм плода по-прежнему защищает плацента. В данный период щитовидная железа ребенка начинает функционировать, поэтому большое поступление йода может негативно повлиять на него.
Таким образом, Люголь при беременности в 2 и 3 триместрах должен назначаться с осторожностью, когда риски оправданы потенциальной пользой для здоровья.
Лечение должно проходить исключительно под контролем доктора. А в случае ухудшения состояния плода, препарат следует отменить.
Применение
Наиболее эффективно применять люголь при гнойной ангине в начальной стадии болезни. Воспаленные миндалины следует обрабатывать (смазывать или орошать) данным средством до 5-ти раз в сутки. Все манипуляции лучше проводить после еды или питья, чтобы некоторое время не тревожить ничем горло и удалять остатки пищи.
При обработке раствором инфицированных тканей горла происходит их контактное обеззараживание. Люголь губительно действует на вирусы, грибки, бактерии (при длительной терапии). Обладает слабым анальгезирующим и местно-раздражающим эффектом (жжет). Глицериновый люголь смягчает горло, водный – сушит.
Инструкция для обработки миндалин раствором выглядит следующим образом:
- На пинцет, палочку или палец наматывают марлевый тампон.
- Обмакнув марлю в препарат, слегка отжав его (с тампона не должно течь), «смазывают» гланды, делая это с небольшим нажимом.
- Проведя один раз по миндалине, тампон меняют на свежий. Повторяют манипуляции до полной обработки миндалин.
Помните! Горло при гнойной ангине очень болезненно реагирует на любое прикосновение. Даже вода в него «проходит» с большим трудом. При обработке не нужно стараться «содрать» весь видимый гной. Такие действия травмируют ткани, приносят больному лишние мучения и не имеют дополнительного лечебного эффекта. Процесс образования гнойного содержимого гланд при ангине происходит глубоко внутри. Остановить его может только адекватная общая антибактериальная терапия.
При обработке не нужно стараться «содрать» весь видимый гной. Такие действия травмируют ткани, приносят больному лишние мучения и не имеют дополнительного лечебного эффекта. Процесс образования гнойного содержимого гланд при ангине происходит глубоко внутри. Остановить его может только адекватная общая антибактериальная терапия.
Инструкция для пользования спреем проста. Задерживая дыхание, однократным нажатием «оросите» поочередно каждую гланду, поворачивая для этого в соответствующую сторону головку распылителя. Важно стараться не попасть на «чистые» ткани горла, поскольку это может вызвать их раздражение и даже ожег.
применение, можно ли мазать детям, как пользоваться?
Люголь – это раствор на основе йода, который предназначен для местного применения. Зачастую пациенты при возникновении боли и покраснения в горле самостоятельно начинают использовать это средство, не выяснив причину таких симптомов и не применяя других лекарств. Это может грозить тяжелыми осложнениями в случае, если действительно развивается ангина. Если же причиной является другое заболевание, есть вероятность того, что данный лекарственный препарат не даст эффекта. Поэтому очень важно своевременно обращаться к врачу для подбора соответствующей терапии.
Раствор Люголя
Большинство людей знакомы с Люголем, выпускаемым в форме раствора. Он широко используется в терапии заболеваний верхних дыхательных путей, ротоглотки, ротовой полости. В состав этого лекарственного препарата, применяемого докторами уже более ста пятидесяти лет, входит йод и вспомогательные вещества.
Основное действующее вещество – молекулярный йод – оказывает местное бактерицидное и раздражающее действие. Это означает, что при попадании йода на область воспаления слизистой оболочки боль и жжение могут временно усилиться, зато вредоносные бактерии, вызвавшие инфекцию в глотке, погибнут.
Важно помнить, что ангину обязательно нужно лечить с помощью антибиотиков. Люголь уничтожает микроорганизмы только местно, на поверхности слизистой, но не устраняет причину болезни – бактерии в крови.
Его прописывают исключительно как вспомогательное средство.
Эффекты препарата
Особенно эффективен Люголь в отношении стрептококков, но, помимо них, он уничтожает и стафилококки при более длительном и регулярном применении. Важным преимуществом этого раствора является активность по отношению к патогенным грибкам, вызывающим стоматит. Благодаря такому широкому спектру действия Люголь назначают для местного лечения разных заболеваний: ангины, фарингита, хронического тонзиллита и стоматита.
Кроме йода, в состав раствора для местного применения входит йодид калия. Его добавляют для того, чтобы создать именно водный раствор действующего вещества, ведь сам по себе молекулярный йод не будет растворяться в воде. Для более удобного нанесения такую смесь соединяют с глицерином. Он обеспечивает необходимую густоту, благодаря чему готовый препарат имеет вид сиропа. Также он смягчает и увлажняет воспаленную слизистую оболочку, нейтрализуя раздражающее действие йода и облегчая боль.
При ежедневном применении этого лекарства часть йода всасывается в кровь и участвует в выработке гормонов щитовидной железы – тироксина и трийодтиронина. Поэтому людям, страдающим гипертиреозом, его следует применять с осторожностью. При любых заболеваниях щитовидной железы необходимо проконсультироваться со специалистом перед применением Люголя в любой лекарственной форме. У людей без эндокринологических заболеваний дополнительное количество йода, поступающее в организм, служит профилактикой ряда болезней. Главное – соблюдать указания инструкции по использованию препарата.
Способ применения
Для использования раствора Люголя нужны ватный тампон и пинцет. Вату либо зажимают пинцетом, либо накручивают на конец любого длинного узкого предмета, например, на тупую сторону карандаша. Желательно все же использовать пинцет, так как это более безопасно. Ватный тампон смачивают со всех сторон небольшим количеством раствора. Затем с помощью пинцета прижимают этот тампон к воспаленным миндалинам, тщательно смазывая каждый участок. После однократного использования вату выбрасывают. Обработка производится 3-4 раза в сутки.
Затем с помощью пинцета прижимают этот тампон к воспаленным миндалинам, тщательно смазывая каждый участок. После однократного использования вату выбрасывают. Обработка производится 3-4 раза в сутки.
Стоит иметь в виду, что обработка Люголем задней стенки глотки может вызывать непроизвольный рвотный позыв. Поэтому вне зависимости от диагноза следует мазать раствором только боковые стенки, дужки и миндалины. При стоматите обрабатывают непосредственно афты.
При ангине и прочих заболеваниях у детей до пяти лет раствор Люголя не применяется. Им показано применение одноименного спрея. А беременным женщинам раствор применять можно, но только после консультации с врачом, ведущим беременность. В течение кормления грудью также требуется медицинская консультация относительно применения Люголя, ведь он всасывается и выделяется с грудным молоком. Это может повлиять на процесс развития щитовидной железы ребенка.
Часто при инфекциях верхних дыхательных путей, в том числе при ангине, советуют употреблять щелочные растворы для отхаркивания мокроты. Но щелочная среда пагубно влияет на раствор Люголя, практически нейтрализуя его действие. Поэтому применять их вместе не следует. С целью откашливания могут быть назначены ингаляции эфирными маслами, с которыми использование Люголя также несовместимо. Кроме этих лекарственных средств, его нельзя комбинировать с тиосульфатом натрия. Это лекарство прописывают при отравлениях. Не рекомендуется мазать горло Люголем, когда пациент уже принимает лекарства, негативно влияющие на состояние желудочно-кишечного тракта.
Спрей
Для лечения гнойной ангины у детей доктора прописывают Люголь в форме спрея. В нем концентрация основного действующего вещества меньше, чем в растворе, что дает возможность не бояться передозировки у ребенка. К тому же резкий неприятный вкус раствора часто не нравится детям, что усложняет проведение лечения. А в виде спрея это вещество обладает куда менее выраженным привкусом йода.
Для лечения воспалительных процессов в горле, вызванных ОРВИ, тоже может применяться спрей. А в лечении ангины с его помощью есть некоторые особенности. Педиатры отмечают большую эффективность спрея по сравнению с аналогичным раствором в терапии ангины с обилием гнойных образований. Это связано с тем, что густая консистенция раствора затрудняет отделение гноя из лакун, если его слишком много. А спрей мягко и постепенно удаляет все пробки из миндалин.
А в лечении ангины с его помощью есть некоторые особенности. Педиатры отмечают большую эффективность спрея по сравнению с аналогичным раствором в терапии ангины с обилием гнойных образований. Это связано с тем, что густая консистенция раствора затрудняет отделение гноя из лакун, если его слишком много. А спрей мягко и постепенно удаляет все пробки из миндалин.
Как бы эффективно ни было применение спрея “Люголь “, сам по себе он не является основой терапии ангины у детей. Как и у взрослых, ее обязательно нужно лечить антибиотиками в течение первых 9 дней. Это правило не зависит от возраста пациента.
Особенности использования
Препарат распыляют местно на дужки и миндалины ребенка одним нажатием на головку распылителя. Желательно, чтобы больной в момент нажатия задержал дыхание. При этом важно следить за тем, чтобы вещество не попало в глаза. Если это все-таки произошло, глаза срочно промывают большим количеством воды. Применять спрей следует 4-6 раз в сутки – как детям, так и взрослым. Беременным женщинам Люголь в форме спрея не прописывают. А вот кормящим матерям его разрешают использовать после консультации с лечащим врачом.
Для того, чтобы вылечить ребенка от ангины, сначала нужно определить, верный ли это диагноз. Доктор Комаровский для этого советует простой способ: предложить ребенку съесть что-нибудь жесткое – яблоко или черствый хлеб. При ангине крайне затруднено глотание, в отличие от других похожих заболеваний, и ребенок откажется. Тогда можно начинать терапию: местную, в том числе и Люголем, и в обязательном порядке – системную антибактериальную. Ведь основой заболевания являются стрептококки, уже проникшие в кровь. Ее начинают проводить в течение первых девяти дней от начала заболевания. Из антибиотиков от стрептококковой инфекции лучше всего помогают пенициллины. Используют и защищенные пенициллины, такие, как Амоксиклав. При неэффективности их меняют на макролиды или цефалоспрорины. Все время антибактериальной терапии продолжают пользоваться Люголем.
Данный спрей нельзя применять больным любыми заболеваниями почек или печени в стадии декомпенсации. Но и в период компенсации его используют с осторожностью. Нельзя назначать Люголь пациентам, страдающим гипотиреозом, туберкулезом или геморрагическим диатезом.
Очень внимательными стоит быть людям, склонным к аллергическим реакциям. Йод является сильным аллергеном. Существует даже специальный термин для передозировки йодсодержащими препаратами – йодизм. Он проявлется крапивницей, насморком, заторможенностью мышления. Характерны также обильное слезотечение и слюноотделение. Возможно даже развитие отека Квинке. Поэтому следует быть аккуратным при пользовании этим спреем. Тогда облегчение симптомов ангины и общего самочувствия наступит уже в течение первой недели.
Как мазать горло люголем
Люголь — лекарственный антисептический препарат, применяемый в отоларингологии для лечения инфекционно-воспалительных заболеваний. Он состоит из глицерина, йода и йодида кальция. Применяют люголь для смазывания слизистой оболочки глотки, глотки и гортани. Свое название препарат получил в честь французского врача Жана Люголя, предложившего его в 1829 году.
Понадобится
- — стерильная вата;
- — тонкая палочка;
- — Раствор Люголя.
Инструкция
1
Перед началом лечения проверьте действие этого препарата. Хотя не обязательно, но интересно. Основное действующее вещество препарата — молекулярный йод, который оказывает бактерицидное действие в отношении патогенных грибов и дрожжей, грамположительной и грамотрицательной флоры, а также подавляет стафилококковую флору. При нанесении на слизистую оболочку горла йод оказывает резорбтивное действие. Он активно влияет на обмен веществ, участвует в синтезе Т3 и Т4, усиливает процессы диссимиляции и обладает протеолитическим действием.Йодистый калий, входящий в состав препарата, способствует лучшему растворению йода в воде. Глицерин предотвращает застой жидкости в воспаленных тканях, уменьшает их отечность и образует защитную пленку на поверхности слизистых оболочек. Люголем успешно лечат инфекционно-воспалительные заболевания горла и слизистой оболочки глотки у детей и взрослых — ангина, хронический тонзиллит, фарингит, атрофический ринит, гнойный отит и другие заболевания.
Глицерин предотвращает застой жидкости в воспаленных тканях, уменьшает их отечность и образует защитную пленку на поверхности слизистых оболочек. Люголем успешно лечат инфекционно-воспалительные заболевания горла и слизистой оболочки глотки у детей и взрослых — ангина, хронический тонзиллит, фарингит, атрофический ринит, гнойный отит и другие заболевания.
2
Для обработки горла люголем вам понадобится стерильный ватный тампон и деревянная или железная тонкая палочка.Возьмите ватный тампон и намотайте его на палочку. Разбавить его раствором и тщательно смазать горло, глотку и гортань.
3
Сначала чувствуется жжение. Это будет означать, что люголь заработал. Наберитесь терпения, жжение через некоторое время пройдет, и вы почувствуете значительное улучшение.
4
Смазывайте гортань с глоткой от 3 до 6 раз в день, в зависимости от тяжести заболевания (если врач не назначил иное).
5
Люголь, как правило, переносится хорошо. Однако в некоторых случаях при повышенной чувствительности к йоду или при передозировке могут возникнуть аллергические реакции в виде крапивницы или простуды. В этом случае прекратите использование препарата и обратитесь к врачу.
6
Люголь противопоказан при повышенной чувствительности к йоду и другим компонентам препарата. Если у вас заболевание почек, печени или дерматит, сообщите об этом своему врачу перед применением лекарства.
7
Люголь представляет потенциальную опасность для плода в течение 2-3 триместра беременности при употреблении более 4 дней. Йод попадает в материнское молоко и влияет на функцию щитовидной железы ребенка. Поэтому при беременности и в период лактации обязательно проконсультируйтесь с врачом перед применением препарата.
Совет 2: Как смазывать горло ребенку
Для каждого родителя, наверное, нет ничего хуже, чем болезни детей. Повышенная температура, озноб, насморк и сильная боль в горле не дают покоя вашему ребенку. Одна из самых эффективных процедур лечения горла — смазывание медикаментами.
Одна из самых эффективных процедур лечения горла — смазывание медикаментами.
Вам понадобится
- — стерильная повязка или вата,
- — лекарственный препарат,
- — маленькая ложка.
Инструкции
1
Помните, что не каждое заболевание горла можно вылечить в домашних условиях с помощью противомикробных и антисептических средств для местного применения. Необходима консультация и помощь врача даже при незначительном покраснении миндалин, он назначит вам подходящий препарат для смазывания горла.
2
Не спешите принимать антибиотики, особенно без назначения врача. Для смазки отлично подходят следующие препараты: «Люголь», «Йодинол», «Тонзилгон», отвар ромашки, отвар коры дуба, сок алоэ и растительные масла (эвкалиптовое, персиковое, шиповниковое и др.). Необходимость этой процедуры возникает при таких заболеваниях, как ангина, ларингит, тонзиллит, фарингит.
3
Горло можно и нужно смазывать даже маленьким детям.Поскольку они еще не умеют полоскать горло и растворять лечебные леденцы, смазывание — самый подходящий метод лечения. Для этого вам понадобится стерильная повязка или вата, которую следует плотно накрутить на карандаш или хотя бы на палец. Смочите ватный тампон в лечебном растворе и, надавливая маленькой ложкой на корень малыша, быстрыми и уверенными движениями обработайте медикаментом миндалину, заднюю стенку ротоглотки и своды.
4
Смазывать горло рекомендуется два-три раза в день, за час до еды.Однако следует учитывать тот факт, что многие дети категорически не переносят смазки из-за ярко выраженной степени рвотного рефлекса. В этом случае необходимо прибегнуть к полосканиям. Но как показывает практика, смазка намного эффективнее полоскания. Так как масляная основа обволакивает слизистую горла и действует длительно.
Обращайте внимание на проблему Люголя
P проблема : Пару лет назад ISMP (Институт безопасной практики приема лекарств) Канада опубликовал бюллетень по безопасности о пероральных ошибках дозирования, связанных с раствором Люголя (йодид калия и йод), а также называется крепким раствором йода. 1 Организация получила три сообщения о неправильном пероральном приеме раствора Люголя. Быстрый поиск в базах данных национальной программы отчетности об ошибках лекарств (MERP) ISMP показал, что за последние шесть лет было зарегистрировано около дюжины ошибок при пероральном дозировании. Большинство ошибок дозирования связано с назначением, распределением или введением миллилитров (мл) доз раствора Люголя, когда было указано всего несколько капель . Одним из факторов может быть то, что жидкие пероральные препараты для взрослых и маленьких детей обычно дозируются в миллилитрах, тогда как капли обычно предназначены для младенцев.Таким образом, доза для взрослых, выраженная в каплях, является редкостью. Другой фактор заключается в том, что препарат используется относительно нечасто и может быть назначен в экстренных случаях, поэтому незнание препарата было связано со многими ошибками дозирования.
1 Организация получила три сообщения о неправильном пероральном приеме раствора Люголя. Быстрый поиск в базах данных национальной программы отчетности об ошибках лекарств (MERP) ISMP показал, что за последние шесть лет было зарегистрировано около дюжины ошибок при пероральном дозировании. Большинство ошибок дозирования связано с назначением, распределением или введением миллилитров (мл) доз раствора Люголя, когда было указано всего несколько капель . Одним из факторов может быть то, что жидкие пероральные препараты для взрослых и маленьких детей обычно дозируются в миллилитрах, тогда как капли обычно предназначены для младенцев.Таким образом, доза для взрослых, выраженная в каплях, является редкостью. Другой фактор заключается в том, что препарат используется относительно нечасто и может быть назначен в экстренных случаях, поэтому незнание препарата было связано со многими ошибками дозирования.
Раствор Люголя содержит 100 мг / мл йодида калия и 50 мг / мл йода. Принимая внутрь, продукт:
Уменьшает кровоснабжение щитовидной железы — следовательно, его используют для уменьшения кровопотери во время операций на щитовидной железе.
Временно подавляет синтез и секрецию гормонов щитовидной железы — следовательно, его используют при лечении тиреотоксического криза и снижении риска тиреоидного криза после операции на щитовидной железе.
Блокирует поглощение радиоактивных изотопов щитовидной железой, тем самым снижая риск рака щитовидной железы — отсюда его использование при радиационной чрезвычайной ситуации или терапевтическом / диагностическом воздействии радиоактивного йода.
Раствор Люголя также одобрен для использования в качестве местного антисептика.
Из трех ошибок, о которых было сообщено ISMP Canada, одна подробно описана в бюллетене. 1 В этом событии участвовал взрослый пациент с болезнью Грейвса, который был госпитализирован с поражением щитовидной железы.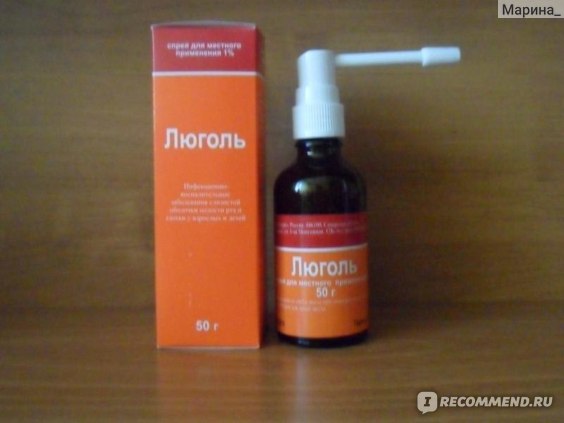 Врач прописал каждые восемь часов перорально по 4 капли раствора Люголя. Предполагаемая доза в 4 капли потребует приблизительно 0,2 мл раствора Люголя. Но этому пациенту случайно дали целый 100-миллилитровый контейнер раствора в разовой дозе, что в сумме составило 5 г свободного йода. Острая токсичность раствора Люголя связана с содержанием в нем йода, 1 , хотя высокая концентрация калия может вызвать сильное раздражение слизистых оболочек. 2 У пациентов с передозировкой йода может развиться метаболический ацидоз, почечная недостаточность, гипотензия, нарушение кровообращения и смерть. Этот пациент получил более потенциально смертельную дозу свободного йода для взрослых (от 2 до 4 г). 1 Хотя его состояние ухудшилось и потребовалось вмешательство, чтобы справиться с передозировкой, пациент выздоровел.
Врач прописал каждые восемь часов перорально по 4 капли раствора Люголя. Предполагаемая доза в 4 капли потребует приблизительно 0,2 мл раствора Люголя. Но этому пациенту случайно дали целый 100-миллилитровый контейнер раствора в разовой дозе, что в сумме составило 5 г свободного йода. Острая токсичность раствора Люголя связана с содержанием в нем йода, 1 , хотя высокая концентрация калия может вызвать сильное раздражение слизистых оболочек. 2 У пациентов с передозировкой йода может развиться метаболический ацидоз, почечная недостаточность, гипотензия, нарушение кровообращения и смерть. Этот пациент получил более потенциально смертельную дозу свободного йода для взрослых (от 2 до 4 г). 1 Хотя его состояние ухудшилось и потребовалось вмешательство, чтобы справиться с передозировкой, пациент выздоровел.
ISMP узнал об одной ошибке, связанной с правильным назначением 5 капель раствора Люголя на дозу, но в аптеке выдали продукт с инструкциями по введению 5 мл раствора на каждую дозу.В двух других случаях врач прописал раствор Люголя в правильной дозе, и аптека распространила лекарство в оптовом флаконе наименьшего объема (15 мл) с правильными инструкциями по применению, но медперсонал прописал весь флакон, полагая, что он содержит одну единицу. доза препарата. В обоих случаях фармацевт включил капельницу для введения, но устройство не было замечено. Оба пациента выздоровели.
Аналогичная ошибка, о которой было сообщено ISMP более двух десятилетий назад, привела к трагическому исходу — смерти младенца. 2 Врач прописал этому младенцу с гипертиреозом 0,05 мл (примерно 1 капля) раствора Люголя три раза в день. Поскольку доза была настолько мала, фармацевт решил не отпускать лекарство в оральном шприце. Вместо этого он выдал отделению 15-миллилитровый флакон с раствором Люголя с инструкциями по введению каждой дозы на этикетке. Он также раздал оральный шприц для измерения и разведения препарата и показал медсестрам в вечернюю смену, как отмерять и вводить лекарство. В первый день дозы вводились правильно. Но на следующую ночь медсестра, которая накануне не дежурила, решила, что в бутылочке с раствором Люголя содержится разовая доза, и попыталась дать ребенку всю бутылочку. После получения 5 мл у младенца началась рвота, началась аспирация, остановилось дыхание и он умер. Вскрытие показало эрозию пищевода из-за высокой концентрации калия в растворе Люголя (0,6 мг-экв / мл). 2
В первый день дозы вводились правильно. Но на следующую ночь медсестра, которая накануне не дежурила, решила, что в бутылочке с раствором Люголя содержится разовая доза, и попыталась дать ребенку всю бутылочку. После получения 5 мл у младенца началась рвота, началась аспирация, остановилось дыхание и он умер. Вскрытие показало эрозию пищевода из-за высокой концентрации калия в растворе Люголя (0,6 мг-экв / мл). 2
Мы также заметили несколько ошибок, при которых капли раствора Люголя были прописаны для перорального приема, но эти растворы считались глазными каплями и закапывались в глаза, вызывая жжение и слезы.Одна из ошибок, о которой сообщалось более десяти лет назад, касалась приказа ввести 10 капель раствора Люголя, смешанного с «OJ» (апельсиновый сок), но медсестры неверно истолковали «OJ» как OD (правый глаз). Пациенту было введено несколько доз раствора Люголя в правый глаз. Ошибка была выявлена, когда пациент пожаловался врачу на то, насколько болезненны глазные капли.
Рекомендации по безопасной практике : Возможность вредных ошибок при пероральном введении раствора Люголя предполагает необходимость пересмотра текущего назначения, выдачи, введения и хранения этого продукта и других растворов йода для выявления уязвимостей в существующих процессах и применять меры предосторожности.
Установите протоколы. Убедитесь, что протоколы включают информацию о лечении острого гипертиреоза, защите щитовидной железы во время воздействия радиоактивного йода и предоперационном использовании растворов йода. Протоколы должны быть легко доступны и включать информацию о лечении и дозировке.
Предоставьте информацию о дозировании. В дополнение к информации о дозировке в протоколах, включите рекомендуемые варианты перорального дозирования йодной терапии в аптеке и в системах ввода заказов по рецепту, а также в другие доступные информационные ресурсы о лекарствах. Включите информацию о показаниях, обычных и максимальных дозах, инструкции по приготовлению и применению, а также о потенциальных побочных эффектах. Убедитесь, что информация о дозировке лекарств правильно отображается на экранах ввода заказов, на этикетках, напечатанных в аптеке, и в записях приема лекарств. Вы также можете включить дополнительную информацию о лекарстве в продукт при его распределении по отделениям.
Включите информацию о показаниях, обычных и максимальных дозах, инструкции по приготовлению и применению, а также о потенциальных побочных эффектах. Убедитесь, что информация о дозировке лекарств правильно отображается на экранах ввода заказов, на этикетках, напечатанных в аптеке, и в записях приема лекарств. Вы также можете включить дополнительную информацию о лекарстве в продукт при его распределении по отделениям.
Отпускается стандартными дозами. Распределите раствор Люголя в количестве, подходящем для предполагаемого и безопасного использования лекарства — никогда в количествах, которые могут быть смертельными при употреблении в виде разовой дозы.Для перорального лечения отдельного пациента в аптеке следует по возможности отпускать приготовленные разбавленные стандартные дозы (разбавление раствора облегчает измерение стандартных доз, выдаваемых в пероральных шприцах). Если необходимо распределить объемную бутылку с раствором, предоставьте соответствующее измерительное устройство, четкие инструкции по дозированию и видимые предупреждения на контейнере, как указано ниже. Имейте в виду, что медсестры, которые привыкли получать разовые дозы лекарств в аптеке, более склонны к случайному введению всего контейнера при выдаче большого количества жидкого лекарства, даже в больших количествах и с видимыми предупреждениями на этикетках.Обеспечение наименьшего возможного объема в больших расходах может сделать медсестер еще более восприимчивыми к введению полного объема за разовую дозу. Таким образом, настоятельно рекомендуется использовать стандартные дозы раствора Люголя.
Прикрепите предупреждения. Четко обозначьте объемы лекарств, особенно если медсестры привыкли получать лекарства в аптеке в разовых дозах. Поместите предупреждение на контейнеры с раствором Люголя, указав, что весь объем контейнера будет токсичным, если принимать его в виде разовой дозы.Также сделайте предупреждение не использовать этот продукт в глазах.
Обеспечение образования. Пересмотреть лекарственную терапию гипертиреоза и других видов применения йода, уделяя особое внимание мерам предосторожности, связанным с назначением, выдачей и введением этих лекарств.
Ищите более безопасную упаковку. ISMP Canada и ISMP настоятельно рекомендуют производителям делать раствор Люголя доступным для покупки в меньших объемах, которые содержали бы менее смертельную дозу йода.Производители также должны предоставить пероральное измерительное устройство, такое как калиброванная пипетка, для облегчения измерения очень малых доз раствора Люголя для перорального применения. Предупреждения должны быть размещены на бутылках, которые содержат общий объем свободного йода, который может быть смертельным при введении в виде разовой дозы.
(PDF) Предоперационная подготовка с йодом Люголя при тиреоидэктомии у эутиреоидных пациентов — действительно ли это обязательно? — Мнение оториноларинголога
Santosh.UP и др., Предоперационная подготовка с йодом Люголя у пациентов с тиреоидэктомией — Действительно ли это обязательно? Взгляд оториноларинголога www.jcdr.net
Журнал клинических и диагностических исследований. 2014 Aug, Vol-8 (8): KC01-KC02
22
Гипотиреоз приводит к угнетению функции миокарда,
снижение спонтанной вентиляции, нарушение функции барорецепторов,
снижение объема плазмы, анемия, гипогликемия, гипонатриемия и
нарушение метаболизма лекарств в печени [13,14].Йод Люголя снижает синтез и высвобождение гормонов щитовидной железы
, а также клеточность и сосудистость щитовидной железы и, следовательно, используется в
для предоперационной подготовки пациентов к тиреоидэктомии [15,16].
Общие осложнения, встречающиеся при тиреоидэктомии
: кровотечение, нарушение дыхательных путей из-за кровотечения, временный и постоянный рецидивирующий паралич гортанного нерва
, гипокальциемия, инфекция раны
, рубцевание и тиреотоксический криз из-за внезапного выброса
гормонов.
С появлением йода в предоперационном лечении
тиреотоксикоза, начавшегося в начале 20 века, около
хирургов отметили, что обработанная йодом железа была менее сосудистой и
хрупкой, чем необработанная железа [17].Были предприняты попытки
предоставить более объективные доказательства влияния йода на кровоснабжение.
Используя взвешивание мазков и колориметрический анализ, Coyle and Mitchell
[18] изучили 44 пациента, получавших либо раствор Люголя, либо плацебо
, и не обнаружили различий в двух группах. Marigold et al.,
,и др. [15] показали, что наблюдалось снижение кровотока, измеренное
по поглощению таллия 201 щитовидной железой у пациентов с болезнью Грейвса
, получавших лечение Люголя в течение 10 дней, хотя неясно, было ли это
независимое действие йода на железу или связано со снижением сердечного выброса
из-за улучшения тиреотоксикоза.
Chang et al. [16] использовали дуплексное УЗИ верхней щитовидной артерии
пациентов с болезнью Грейвса до и после 10 дней приема раствора Люголя
или плацебо. Все пациенты также получали ATD на момент исследования
. Он показал статистически значимое снижение кровотока
в группе, получавшей йод, хотя клиническая польза при хирургическом вмешательстве составила
без оценки. В своем ретроспективном обзоре 42 пациентов с болезнью Грейвса
(20 лечились пропранололом и 22 пропранололом
плюс йод) Мармон и Аи [19] не обнаружили пользы от йода во время операции
.
Эбрил и др. [20] предположили, что раствор Люголя может действовать посредством двух механизмов. Вероятно, он снижает как ангиогенные стимулы
(снижение экспрессии CD-34), так и кровоток в GD. Уменьшение интраоперационного кровотечения на
позволяет лучше визуализировать и сохранить
окружающих нервов, сосудистой сети и паращитовидных желез.
Частота временного одностороннего паралича голосовых связок
в результате повреждения возвратного гортанного нерва составляет 3-4%
[21].Постоянный односторонний паралич голосовых связок встречается менее чем у
1% пациентов [22], а двусторонний паралич голосовых связок встречается крайне редко. В нашем исследовании все тиреоидэктомии были выполнены, когда
пациентов находились в эутиреоидном состоянии без применения йода Люголя
до операции [Таблица / Рис. 2].
ЗАКЛЮЧЕНИЕ
Отсюда мы заключаем, что не имеет большого значения использование йода Люголя
до операции у эутиреоидных пациентов, перенесших тиреоидэктомию
.Убедительных доказательств преимуществ предоперационной подготовки пациентов с йодом люголя
в эутиреоидном состоянии, перенесших операцию, не имеется.
ССЫЛКИ
[1] Mostbeck A, Galvan G, Bauer P, et al. Заболеваемость гипертиреозом в Австрии с
с 1987 по 1995 год до и после увеличения йодирования соли в 1990 году. Eur J Nucl Med.
1998: 25: 367-74.
[2] Мэйо СН, Мэйо CW.Пре-йодные и пост-йодные дни: обзор 37 228 случаев зоба
в клинике Майо. Western J Surg. 1935; 9: 477–820.
[3] Plummer HS. Результаты введения йода пациентам с экзофтальмическим зобом.
JAMA. 1923; 80: 155–56.
[4] Lahey FH. Решения по хирургии и ведению пациента с артериальной гипертензией
. Surg Clin N Am. 1933; 13: 731–34.
[5] Фрейзер Р. Йод при экзофтальмическом зобе.Br Med J. 1925; 1: 1-4.
[6] Rienhoff WFJr. Гистологические изменения, вызванные введением йода при экзофтальмическом зобе
. Бюллетень больницы Джонса Хопкинса. 1925; 37: 285-
306.
[7] Astwood EB. Лечение гипертиреоза тиомочевиной и тиоурацилом. ДЖАМА.
1943; 122: 78–81.
[8] Блэк Дж. У., Кроутер А. Ф., Шанкс Р. Г. и др. Новый антагонист адренергических бета-рецепторов.
Ланцет.1964; I (1342): 1080–82.
[9] Купер Д.С. Гипертиреоз. Ланцет. 2003. 362: 459–68.
[10] Абрахам П., Авенелл А., Парк К.М., Уотсон В.А., Беван Дж. С.. Систематический обзор лекарственного средства
для лечения гипертиреоза Грейвса. Eur J Endocrinol. 2005; 153: 489–98.
[11] Weetman AP1995 болезнь Грейвса. N Engl J Med. 2000. 343 (17): 1236–48.
[12]
Pearce EN 2006 Диагностика и лечение тиреотоксикоза. BMJ. 2006. 332: 1369–73.
[13] Муркин JM.Анестезия и гипотиреоз: обзор физиологии тироксина, фармакология
и значение анестезии. Анаэст Анальгес. 1982; 61 (4): 371-83.
[14] Singh V, Catlett JP. Гематологические проявления заболеваний щитовидной железы. Эндокринолог.
1998; 8: 87-91.
[15] Мэриголд Дж. Х., Морган А. К., Эрл Д. Д., Янг А. Е., Крофт Д. Н.. Йод Люголя: его влияние на кровоток щитовидной железы
у пациентов с тиреотоксикозом. Br J Surg. 1985. 72: 45–47.
[16] Чанг Д.К., Уиллер М.Х., Вудкок Дж. П. и др. Влияние предоперационного йода Люголя на
тироидный кровоток у пациентов с гипертиреозом Грейвса. Операция. 1987; 102: 1055–
61.
[17] Ли Т.К., Коффи Р.Дж., Карриер Б.М., Ма XP, Кэнэри Дж. Пропранолол и тиреоидэктомия в лечении тиреотоксикоза
. Ann Surg. 1982; 195: 766–73.
[18] Coyle PJ, Mitchell JE. Тиреоидэктомия: нужен ли йод Люголя? Ann R Coll Surg
Engl.1982; 64: 334–35.
[19] Мармон Л., Au FC. Предоперационное применение раствора йода у пациентов с тиреотоксичностью
, приготовленного с пропранололом. Это необходимо? Am Surg. 1989; 55: 629–31.
[20] Эбрил Ю., Озлюк Ю. и др. Влияние раствора люголя на кровоток в щитовидной железе и плотность микрососудов
у пациентов с болезнью Грейвса. J Clin Endo Metab.
2007; 92 (6): 2182-89.
[21] Гардинер К.Р., Рассел CFJ.Тиреоидэктомия при большом многоузловом зобе. J Roy Coll Surg
Edin. 1995; 40: 367-70.
[22] Lactose L, Gineste D, Karayan J, et al. Осложнения дыхательных путей при хирургии щитовидной железы. Ann
Отол Ринол Ларингол. 1993; 102: 441-46.
[23] Лодовико Розато, Никола Авениа, Паоло Бернанте, М. Аурицио де Пальма, Джузеппе Гулино,
Пьер Джорджио Наси и др. Осложнения хирургии щитовидной железы: анализ многоцентрового исследования
с участием 14 934 пациентов, прооперированных в Италии в течение 5 лет.Всемирный журнал хирургии.
2004; 2893: 271-76.
[24] Шаха А., Яффе Б.М. Осложнения операций на щитовидной железе, проведенных резидентами. Операция.
1988; 104 (6): 1109-14.
[25] JG Fillo, LP Kowalski. Хирургические осложнения после операции на щитовидной железе, проведенной в онкологической больнице
. Отоларингология — хирургия головы и шеи. 2005; 132 (3): 490-94.
[26]
Вэнь Т.С., Электрон Кебебью, Куан-ян Ду, Орло ХК. Предикторы осложнений со стороны дыхательных путей
После тиреоидэктомии по поводу субстернального зоба.Arch Surg.2004; 139 (6): 656-60.
[27] G SBK, Shantharam L. Исследование осложнений тиреоидэктомии. IJCRR. [цитировано
30 октября 2013 г.]. 2013; 5 (17): 95-101.
Год автора Количество
субъектов
Преходящая
гипока-
Икемия
Временная
Паралич RLN
Постоянный
Паралич RLN
2004 и др.9000 [Rosato 9000] 14 934 8,3% 2% 1%
Shaha A et al., [24] 1998 200 0,6% 0,5% 0%
JG Filho et al., [25] 1990–2000 1020 13,1% 1,4% 0,4%
Wen TS et al., [26] 1993–2002 60 12% 2,0% 0%
Сударшанбабу
KG et al., [27]
2013 50 12% 4% 2,0%
Наше исследование 2009-2013 гг. 105 1,9% 3,8% 0,9%
Sl Нет Осложнения No. (n = 105) Процент%
1 Преходящий гипопаратиреоз 2 1,9%
2 Временный RLNP 4 3,8%
3 Постоянный RLNP 1 0,9%
[Таблица / Рис. 2]: Осложнения, возникшие в нашем исследовании, сравнивались следующим образом
[Таблица / Рис-1]: Осложнения тиреоидэктомии — настоящее исследование
УЧАСТНИКИ УЧАСТНИКОВ:
1.Профессор кафедры ЛОР медицинского колледжа JJM, Давангере, Индия.
2. Профессор кафедры ЛОР медицинского колледжа JJM, Давангере, Индия.
3. Аспирант кафедры ЛОР медицинского колледжа JJM, Давангере, Индия.
ИМЯ, АДРЕС, ИДЕНТИФИКАТОР ЭЛЕКТРОННОЙ ПОЧТЫ АВТОРА-КОРРЕСПОНДЕНТА:
Д-р Лаванья Каранам,
Аспирант, отделение ЛОР, Медицинский колледж JJM, Давангере, Индия.
Телефон: +91 8197727354, электронная почта: lavvi87 @ yahoo.com
ФИНАНСОВЫЕ ИЛИ ДРУГИЕ КОНКУРЕНТНЫЕ ИНТЕРЕСЫ: Нет.
Дата подачи: 23 декабря 2013 г.
Дата экспертной оценки: 29 марта 2014 г.
Дата принятия: 3 июля 2014 г.
Дата публикации: 20 августа 2014 г.
бактерий у животных
Все эти механизмы были перепрофилированы, чтобы соответствовать многоклеточной жизни первых животных. Однако отек горла у крупного рогатого скота встречается не так часто, как у лошади или свиньи. Иногда бактерии прямо или косвенно передаются от животных человеку и вызывают болезни.Препаратом выбора для лечения туляремии является стрептомицин или гентамицин, хотя другие антибиотики также эффективны. Симбиотическое взаимодействие между желудочно-кишечными микробами и их животным-хозяином позволяет животным максимально использовать питательные вещества, которые они получают из продуктов, которые они потребляют. Эрлихиоз. Внутривенное введение не менее 100 мл однократно снижает температуру в течение 6 часов и способствует полному выздоровлению через 12 часов. Признаки сибирской язвы у домашнего скота Цыплята могут погибнуть в скорлупе.Напротив, в пищеварительной системе человека существует несколько тысяч видов. Беременным животным не следует вакцинировать. В тушах животных, погибших от острой инфекции, микроорганизмы легко обнаруживаются микроскопически в пленках крови, выделениях и паренхиме внутренних органов. Отходы животных тоже несут резистентность… Также выражены одышка и цианоз. Пурпурный цвет также заметен в мазках даже от полуразложившихся туш, когда бациллы полностью дегенерировали.РЕКЛАМА: Эта статья проливает свет на десять основных заболеваний, вызываемых бактериями у животных. Это исследование напрямую повлияло на разработку новых руководящих принципов ВОЗ. У крупного рогатого скота и свиней — хронический мастит. По возможности, больных животных следует тестировать, чтобы определить наиболее эффективный и разумный антибиотик для лечения их конкретной инфекции. Эта бумага. Сибирская язва — инфекционное бактериальное заболевание животных, вызываемое спорообразующими бактериями Bacillus anthracis. Бактерии, микроскопические одноклеточные организмы, населяющие практически все среды на Земле, включая тела многоклеточных животных.Отек шеи часто связан с тяжелым фарингитом и отеком голосовой щели. Но как организму нам совершенно не угрожают гиганты животного мира. Бактерии чрезвычайно многочисленны, а общая биомасса бактерий на Земле больше, чем у всех растений и животных вместе взятых. Как правило, первичные поражения находятся в пищеварительном тракте в виде гастроэнтерита, который носит геморрагический характер с сильной закупоркой соседних кровеносных сосудов и соответствующих лимфатических узлов, которые становятся темными, как пульпа селезенки.В таких местах болезнь разной степени тяжести появляется почти каждый год, особенно в теплые месяцы. Инфекция наиболее высока в течение первых 48 часов жизни и редко наступает после 5-го дня. Бактерии (в единственном числе: бактерии) классифицируются как прокариоты, которые представляют собой одноклеточные организмы с простой внутренней структурой, не имеющей ядра, и содержащей ДНК, которая либо свободно плавает в скрученной нитевидной массе, называемой нуклеоидом, либо в отдельных, круглые части, называемые плазмидами. Напротив, в пищеварительной системе человека существует несколько тысяч видов.Он колеблется от нескольких часов до 10 дней в зависимости от количества проглоченного токсина. Лечение лекарственными препаратами не дает фиксированного результата, но иногда это практикуется с хорошими результатами, особенно в конце вспышки. Симптомы лептоспироза включают высокую температуру, сильную головную боль, озноб, мышечные боли и рвоту, а также могут включать желтуху (желтую кожу и глаза), красные глаза, боль в животе, диарею или сыпь. Вздутие может быть ограниченным или разлитым, сначала горячим и болезненным, но позже холодным и безболезненным, настолько, что животное не проявляет боли при пальпации или даже при разрезе.Вторая вакцинация может быть сделана через 2 недели. Бактерии — одноклеточные организмы. Такое же состояние наблюдается и в других регионах, куда проникли бациллы. Есть либо симптомы тяжелого гастроэнтерита, либо симптомы, напоминающие симптомы свиней. Они являются «иммунными переносчиками» — они не болеют, а служат резервуаром для других восприимчивых животных. Поскольку гниение вскоре уничтожает их, кровь следует исследовать как можно раньше после смерти животного. Симбиотические бактерии встречаются не только у наземных видов.Попадая в организм, бациллы вскоре достигают регионарных лимфатических узлов в месте инфекции и оттуда попадают в кровоток, в котором остаются в течение 10–21 дней, вызывая своего рода бактериемию, приводящую к повышению температуры (до 106 ° F или 41,1 ° C с дневным изменением на 1 ° F). Окрашивают в течение одной минуты 1% -ным водным раствором метиленового синего. Человек заражается через раны при работе с больными животными или продуктами животного происхождения от больных животных (злокачественная пустула или карбункул) или при вдыхании спор сибирской язвы с пылью на фабриках по производству шерсти (болезнь сортировщика шерсти).Продолжительность этой формы заболевания от 10 до 36 часов. Вакцины от анаплазмоза легко доступны и очень эффективны. Йодом и глицерином и инъекцией раствора Люголя (от 10 мл до 15 мл) в нарост. При сравнительно менее острой форме наблюдаются следующие симптомы: беспокойство, учащенное дыхание со сравнительно нормальным пульсом, одышка и смерть. Промыть водой, высушить на воздухе и исследовать под масляным иммерсионным объективом 1/12. Обнаруживается, что мышцы пропитаны обесцвеченной кровянистой сывороткой и газом и часто издают специфический прогорклый запах.Существует три типа туберкулеза — человеческий, птичий и коровий. В течение 3 миллиардов лет бактерии и археи были наиболее распространенными видами организмов на Земле. Второй тип — ингаляционная антракс, обычно встречается реже, и симптомы начинаются как гриппоподобное заболевание, которое прогрессирует до пневмонии, дыхательной недостаточности и сепсиса, что может привести к шоку и смерти. У крупного рогатого скота тяжесть заболевания напрямую связана с возрастом, при этом взрослые проявляют наибольшие трудности. Попадая в кишечник, споры превращаются в бациллы, которые проникают через кишечные железы и лимфатические фолликулы в лимфатические пространства слизистой или подслизистой оболочки и там размножаются.В деснах и небе поражения характеризуются изъязвлением слизистой оболочки и диффузным утолщением подслизистой ткани из-за образования грануляционной ткани. Они имеют неправильную форму из-за отсутствия клеточной стенки.
✿ Совет 1: Как мазать горло люголом — 【Другое】
Люголь — антисептический препарат, применяемый в отоларингологии для лечения инфекционно-воспалительных заболеваний. Он состоит из глицерина, йода и йодида кальция. Люголь применяют для смазывания слизистой оболочки глотки, глотки и гортани.Свое название препарат получил в честь французского врача Жана Люголя, предложившего его в 1829 году.
Понадобится
- — стерильная вата;
- — тонкая палочка;
- — Раствор Люголя.
Инструкция
одна
Перед началом лечения ознакомьтесь с действием этого препарата. Хотя не обязательно, но интересно.
Основным действующим веществом препарата является молекулярный йод, который оказывает бактерицидное действие в отношении патогенных грибов и дрожжей, грамположительной и грамотрицательной флоры, а также угнетает стафилококковую флору.
При нанесении на слизистую оболочку горла йод оказывает резорбтивное действие. Он активно влияет на обмен веществ, участвует в синтезе Т3 и Т4, усиливает процессы диссимиляции и обладает протеолитическим действием.
Йодид калия, входящий в состав препарата, способствует лучшему растворению йода в воде. Глицерин предотвращает застой жидкости в воспаленных тканях, уменьшает их отечность и образует защитную пленку на поверхности слизистой оболочки.
Люголь успешно лечит инфекционно-воспалительные заболевания слизистых оболочек горла и глотки у детей и взрослых — ангина, хронический тонзиллит, фарингит, атрофический ринит, гнойный отит и другие заболевания.
2
Для лечения люголем горла понадобится стерильный ватный тампон и тонкая деревянная или железная палочка. Возьмите ватный тампон и оберните его палочкой. Обильно смочите его раствором и тщательно смажьте горло, глотку и гортань.
3
Сначала вы можете почувствовать жжение. Это будет означать, что «Люголь» начал свое действие. Наберитесь терпения, жжение через некоторое время пройдет, и вы почувствуете значительное улучшение.
четыре
Необходимо смазывать горло люголем от 3 до 6 раз в день, в зависимости от тяжести заболевания (если врач не назначил иное).
пять
Люголь, как правило, переносится хорошо. Однако в некоторых случаях при повышенной чувствительности к йоду или при передозировке могут наблюдаться аллергические реакции в виде крапивницы или ринита. В этом случае следует прекратить использование препарата и обратиться к врачу.
6
Люголь противопоказан при повышенной чувствительности к йоду и другим компонентам препарата. Если у вас есть почки, печень или дерматит, сообщите об этом своему врачу перед использованием этого продукта.
7
Люголь представляет потенциальную опасность для плода в течение 2-3 триместра беременности при приеме более 4 дней. Йод попадает в молоко матери и влияет на функцию щитовидной железы ребенка. Поэтому при беременности и в период лактации обязательно проконсультируйтесь с врачом перед применением препарата.
Совет 2: Как смазать горло ребенку
Для каждого родителя, наверное, нет ничего хуже, чем болезнь детей. Ребенка не покидают лихорадка, озноб, насморк и сильная боль в горле.Одна из самых эффективных процедур лечения горла — смазывание лекарствами.
Вам понадобится
- — бинт стерильный или вата,
- — наркотик,
- — ложка малая.
Инструкция
одна
Помните, что не все заболевания горла можно вылечить в домашних условиях с помощью противомикробных и антисептических препаратов для местного применения. Необходима консультация и помощь врача даже при незначительном покраснении миндалин; он назначит подходящий препарат для смазывания горла.
2
Не спешите использовать антибиотики, особенно без рецепта. Для смазки отлично подходят следующие препараты: «Люголь», «Йодинол», «Тонзилгон», отвар ромашки, отвар коры дуба, сок алоэ и растительные масла (эвкалипта, персика, шиповника и др.). Необходимость в этой процедуре возникает при таких заболеваниях, как ангина, ларингит, тонзиллит, фарингит.
3
Горло можно и нужно смазывать даже самым маленьким детям. Поскольку они до сих пор не умеют полоскать горло и растворять леденцы, смазывание — наиболее подходящий метод лечения.Для этого вам понадобится стерильная повязка или вата, которую следует плотно накрутить на карандаш или, в крайнем случае, на палец. Смочите в лечебном растворе ватный тампон и, надавливая маленькой ложкой на корень языка ребенка, быстрыми и уверенными движениями обработайте лекарством миндалину, заднюю стенку ротоглотки и дужку.
четыре
Смазывать горло рекомендуется два-три раза в день за час до еды. Однако необходимо учитывать то время, что многие дети категорически не переносят смазки из-за ярко выраженной степени рвотного рефлекса.В этом случае стоит прибегнуть к полосканию. Но как показывает практика, смазка намного эффективнее полоскания. Так как масляная основа обволакивает слизистую горла и действует длительно.
примечание
Перед тем, как начать применять то или иное лекарство для смазывания горла, внимательно прочтите инструкцию.




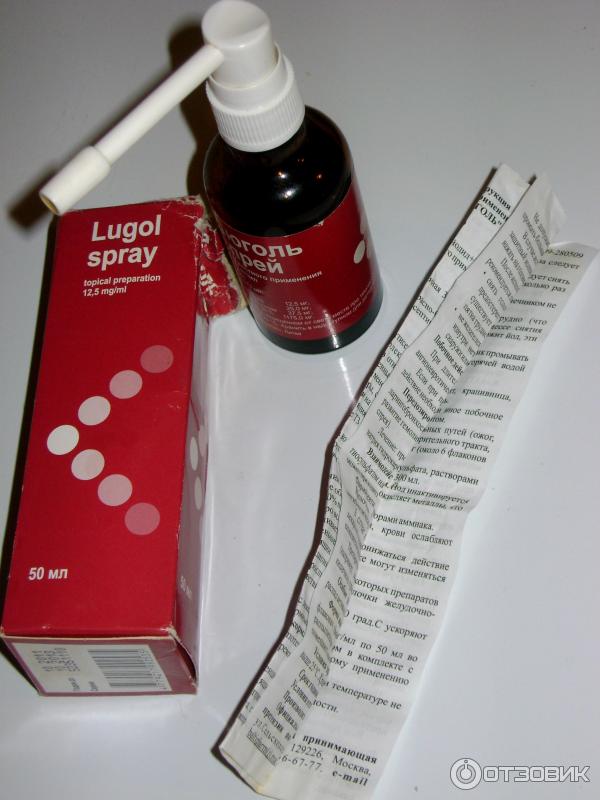
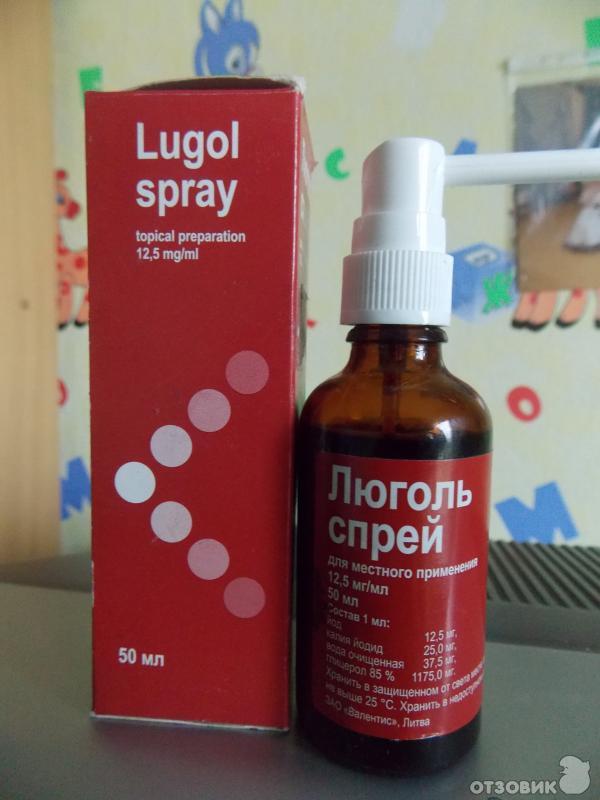 Кроме этого, только врач может назначить данный медикамент, если польза от его применения в разы превосходит возможные негативные последствия. Раствор с глицерином обладает смягчающим действием. Поэтому он не пересушивает слизистые оболочки и может применяться при сухом кашле и першении в горле.
Кроме этого, только врач может назначить данный медикамент, если польза от его применения в разы превосходит возможные негативные последствия. Раствор с глицерином обладает смягчающим действием. Поэтому он не пересушивает слизистые оболочки и может применяться при сухом кашле и першении в горле.

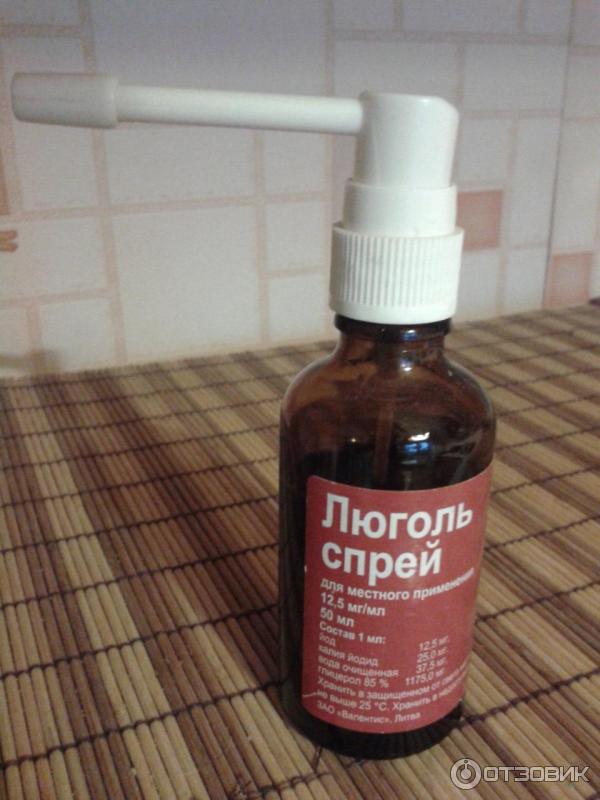 Всем советую, помогает.
Всем советую, помогает. Его прописывают исключительно как вспомогательное средство.
Его прописывают исключительно как вспомогательное средство.
 Смертность от внебольничных пневмоний достигает 2−3%. В США данная патология занимает 6-е место в структуре летальности. Пневмония − самая частая причина смерти от инфекционных заболеваний [9].
Смертность от внебольничных пневмоний достигает 2−3%. В США данная патология занимает 6-е место в структуре летальности. Пневмония − самая частая причина смерти от инфекционных заболеваний [9]. [13].
[13].

 2008. №1.
2008. №1. 

 Я разбираюсь в медицине и могу полностью доверять доктору.Спасибо.[…]
Я разбираюсь в медицине и могу полностью доверять доктору.Спасибо.[…] Но ОРВИ отнюдь не на первом месте. Длительное ОРВИ не приводит к пневмонии. То есть можно сказать, что между ОРВИ и пневмонией как таковой связи нет.
Но ОРВИ отнюдь не на первом месте. Длительное ОРВИ не приводит к пневмонии. То есть можно сказать, что между ОРВИ и пневмонией как таковой связи нет. Но это справедливо только для самых легких пневмоний!
Но это справедливо только для самых легких пневмоний! Правда ли, что тяжесть протекания пневмонии зависит от того, каким возбудителем она вызвана?
Правда ли, что тяжесть протекания пневмонии зависит от того, каким возбудителем она вызвана?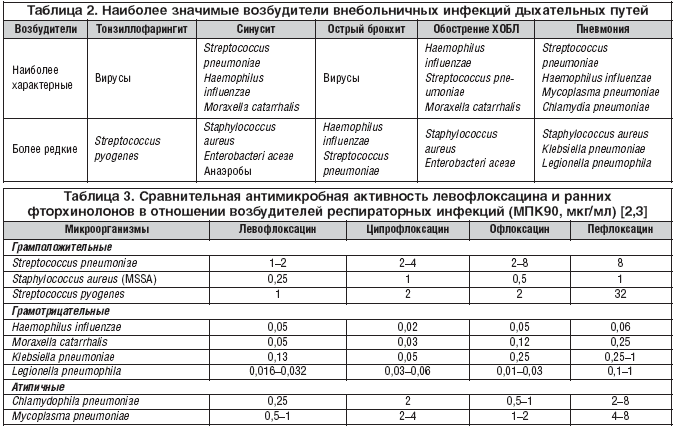 В случае тяжелой и среднетяжелой пневмонии мы можем озаботиться выбором антибиотика более прицельно. Провести стрептококковый тест, на определение стрептококкового антигена в моче, и аналогичный тест на определение легионеллы в моче. Эти два теста позволяют подтвердить или исключить две серьезные инфекции и, соответственно, понять, в каком направлении двигаться.
В случае тяжелой и среднетяжелой пневмонии мы можем озаботиться выбором антибиотика более прицельно. Провести стрептококковый тест, на определение стрептококкового антигена в моче, и аналогичный тест на определение легионеллы в моче. Эти два теста позволяют подтвердить или исключить две серьезные инфекции и, соответственно, понять, в каком направлении двигаться. И только врач может его поставить, подтвердить и назначить соответствующее лечение.
И только врач может его поставить, подтвердить и назначить соответствующее лечение. Хотя эти обзоры могут быть полезны, они не заменяют опыт, знания и суждения практикующих врачей.
Хотя эти обзоры могут быть полезны, они не заменяют опыт, знания и суждения практикующих врачей. Симптомы, которые бельгийские семейные врачи назвали бронхитом, голландские врачи назвали гриппом или простудой. Бельгийские врачи также гораздо чаще выписывали антибиотики.
Симптомы, которые бельгийские семейные врачи назвали бронхитом, голландские врачи назвали гриппом или простудой. Бельгийские врачи также гораздо чаще выписывали антибиотики.
 Вместо фармацевтических препаратов можно использовать козий или барсучий жир.
Вместо фармацевтических препаратов можно использовать козий или барсучий жир.

 Наконец, патогены быстро распространяются по воздуху.
Наконец, патогены быстро распространяются по воздуху. Однако эти препараты эффективны только в случае их приема в первый день болезни и до выздоровления.
Однако эти препараты эффективны только в случае их приема в первый день болезни и до выздоровления. е. вызван микробами). И даже инфекционный ринит не может быть заразным.
е. вызван микробами). И даже инфекционный ринит не может быть заразным.
 Он ввел фильтраты слизи носа от простуды в носовые проходы здоровых добровольцев, у которых через несколько дней развилась классическая насморковатая простуда. Его правильный вывод об инфекционной (заразной) природе табакокурения не подтверждался до 1960 года, когда ему удалось выявить виновников — патогенов болезни. Это были специальные вирусы, которые имеют тенденцию заражать слизистую оболочку носа и которые, потому что их называют ‘носовыми вирусами’, латинскими риновирусами.
Он ввел фильтраты слизи носа от простуды в носовые проходы здоровых добровольцев, у которых через несколько дней развилась классическая насморковатая простуда. Его правильный вывод об инфекционной (заразной) природе табакокурения не подтверждался до 1960 года, когда ему удалось выявить виновников — патогенов болезни. Это были специальные вирусы, которые имеют тенденцию заражать слизистую оболочку носа и которые, потому что их называют ‘носовыми вирусами’, латинскими риновирусами.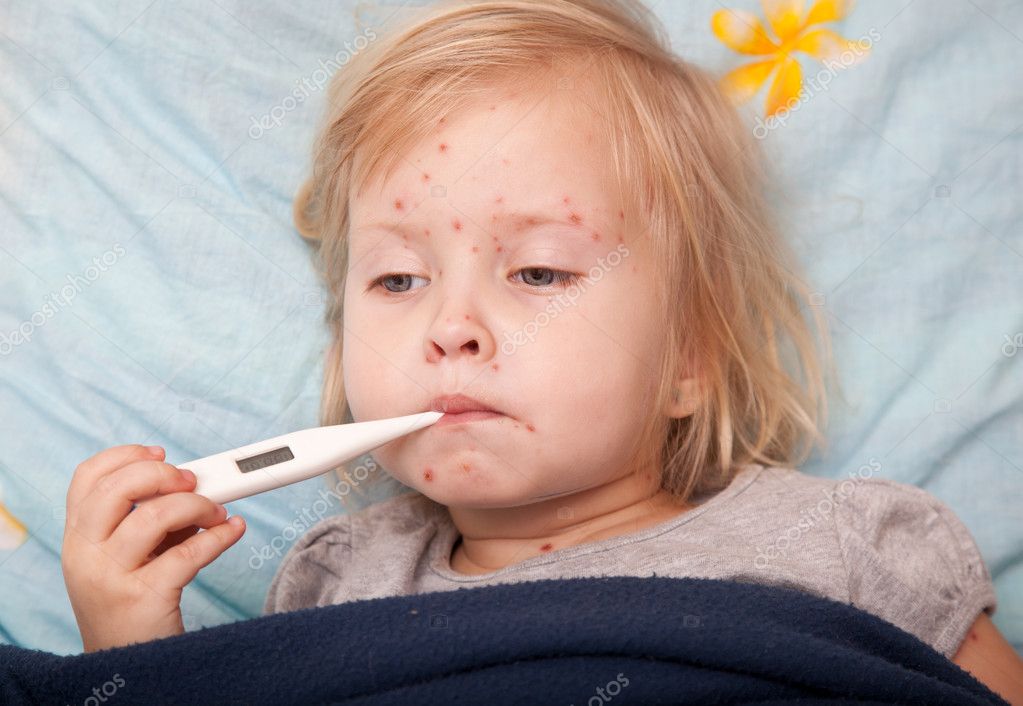 Первое философское: потереть красный и опухший нос, смиренно ждать. Опыт показывает, что этот кошмар заканчивается примерно через 7-10 дней. Вторая активна и поэтому более утомительна.
Первое философское: потереть красный и опухший нос, смиренно ждать. Опыт показывает, что этот кошмар заканчивается примерно через 7-10 дней. Вторая активна и поэтому более утомительна.
 д
д  Основная проблема здесь в том, чтобы понять роль бессимптомных для окружающих. С одной стороны, они опасны, если могут распространять вирус, а с другой стороны, они выполняют работу естественных (природных) вакцин, так как способствуют возникновению коллективного иммунитета населения. В результате распространения коронавируса происходит коллективная иммунизация. Есть теория, что, когда переболеют 70-80% населения, кончится и эпидемия. Сегодня основная дискуссия ведется по поводу того, насколько стойки антитела у тех, кто перенес легкое заболевание, у тех, кто тяжело болел, и у бессимптомных», — говорит Ершов.
Основная проблема здесь в том, чтобы понять роль бессимптомных для окружающих. С одной стороны, они опасны, если могут распространять вирус, а с другой стороны, они выполняют работу естественных (природных) вакцин, так как способствуют возникновению коллективного иммунитета населения. В результате распространения коронавируса происходит коллективная иммунизация. Есть теория, что, когда переболеют 70-80% населения, кончится и эпидемия. Сегодня основная дискуссия ведется по поводу того, насколько стойки антитела у тех, кто перенес легкое заболевание, у тех, кто тяжело болел, и у бессимптомных», — говорит Ершов. Это имеет место в основном у пожилых и старых людей, которые имеют серьезные сопутствующие соматические заболевания. Именно они особенно тяжело переносят COVID-19. Это вообще характерно для многих вирусных заболеваний, таких как гепатиты, герпес, ВИЧ-инфекция и т. д. Здесь вирусы играют роль «спички в возникшем пожаре», — говорит Ершов.
Это имеет место в основном у пожилых и старых людей, которые имеют серьезные сопутствующие соматические заболевания. Именно они особенно тяжело переносят COVID-19. Это вообще характерно для многих вирусных заболеваний, таких как гепатиты, герпес, ВИЧ-инфекция и т. д. Здесь вирусы играют роль «спички в возникшем пожаре», — говорит Ершов. Иногда возможны признаки острой синусовой инфекции или общее чувство болезни без лихорадки. При легкой форме заболевания симптомы проходят через неделю или две, в тяжелых случаях сохраняются шесть и более недель. Легкая форма COVID-19Небольшая температура, слабая головная боль, повышенная утомляемость, болезненные ощущения в горле, покашливание, ломота в мышцах, легкие признаки простуды, бледность, озноб. Редко насморк. Как не спутать COVID-19 с ОРВИ или простудойПри ОРВИ и простуде, в отличие о COVID-19, кашель мокрый, а не сухой, и всегда есть заложенность носа и насморк. Из схожих симптомов — небольшое повышение температуры и головная боль от легкой до умеренной.Как не спутать COVID-19 с гриппомРоспотребнадзор, основываясь на информации ВОЗ, сообщает на своем сайте, что COVID-19 и грипп похожи: «оба вызывают респираторное заболевание с широким спектром вариантов — от бессимптомного или легкого до тяжелого состояния и смерти». Но при гриппе не бывает одышки или других проблем с дыханием, а температура почти всегда высокая, в отличие от COVID-19.Факторы рискаВ рекомендациях Минздрава для медицинских работников указано: к подозрительным симптомам относятся любые клинические проявления ОРВИ, бронхита или пневмонии в сочетании с эпидемиологическим анамнезом. Они могут быть вызваны: В любом из этих случаев при появлении даже легких симптомов простуды, инфекции следует вызвать врача на дом и не заниматься самолечением.Необычные симптомы COVID-19 в ГерманииНемецкий вирусолог Хендрик Стрик, наблюдавший практически всех заболевших COVID-19 в Германии, в интервью газете Frankfurter Allgemeine Zeitung поделился личным опытом. По мнению специалиста, у типичного пациента COVID-19 только легкие симптомы. Характерны сухой раздражающий кашель и небольшая лихорадка, у 30 процентов инфицированных отмечалась диарея.Встречались и весьма необычные признаки: примерно две трети заболевших говорили о нарушении обоняния и вкуса. В течение нескольких дней они отмечали странные ощущения.
Иногда возможны признаки острой синусовой инфекции или общее чувство болезни без лихорадки. При легкой форме заболевания симптомы проходят через неделю или две, в тяжелых случаях сохраняются шесть и более недель. Легкая форма COVID-19Небольшая температура, слабая головная боль, повышенная утомляемость, болезненные ощущения в горле, покашливание, ломота в мышцах, легкие признаки простуды, бледность, озноб. Редко насморк. Как не спутать COVID-19 с ОРВИ или простудойПри ОРВИ и простуде, в отличие о COVID-19, кашель мокрый, а не сухой, и всегда есть заложенность носа и насморк. Из схожих симптомов — небольшое повышение температуры и головная боль от легкой до умеренной.Как не спутать COVID-19 с гриппомРоспотребнадзор, основываясь на информации ВОЗ, сообщает на своем сайте, что COVID-19 и грипп похожи: «оба вызывают респираторное заболевание с широким спектром вариантов — от бессимптомного или легкого до тяжелого состояния и смерти». Но при гриппе не бывает одышки или других проблем с дыханием, а температура почти всегда высокая, в отличие от COVID-19.Факторы рискаВ рекомендациях Минздрава для медицинских работников указано: к подозрительным симптомам относятся любые клинические проявления ОРВИ, бронхита или пневмонии в сочетании с эпидемиологическим анамнезом. Они могут быть вызваны: В любом из этих случаев при появлении даже легких симптомов простуды, инфекции следует вызвать врача на дом и не заниматься самолечением.Необычные симптомы COVID-19 в ГерманииНемецкий вирусолог Хендрик Стрик, наблюдавший практически всех заболевших COVID-19 в Германии, в интервью газете Frankfurter Allgemeine Zeitung поделился личным опытом. По мнению специалиста, у типичного пациента COVID-19 только легкие симптомы. Характерны сухой раздражающий кашель и небольшая лихорадка, у 30 процентов инфицированных отмечалась диарея.Встречались и весьма необычные признаки: примерно две трети заболевших говорили о нарушении обоняния и вкуса. В течение нескольких дней они отмечали странные ощущения. Это говорит о том, что у пациентов из Германии вирус SARS-CoV-2 проникал не только в легкие, но и в желудочно-кишечный тракт.
Это говорит о том, что у пациентов из Германии вирус SARS-CoV-2 проникал не только в легкие, но и в желудочно-кишечный тракт. То есть люди, сами не болея, могут стать переносчиками вируса. Эпидемия в Германии началась именно так.
То есть люди, сами не болея, могут стать переносчиками вируса. Эпидемия в Германии началась именно так.
 Чаще всего это происходит при наличии респираторного заболевания.
Чаще всего это происходит при наличии респираторного заболевания.
 Желательно, чтобы доктор оценил состояние крохи без влияния медикаментов.
Желательно, чтобы доктор оценил состояние крохи без влияния медикаментов. При появлении тревожных симптомов следует вызвать врача на дом. Также необходимо оказать ребенку первую помощь и воздержаться от совершения недопустимых в такой ситуации действий.
При появлении тревожных симптомов следует вызвать врача на дом. Также необходимо оказать ребенку первую помощь и воздержаться от совершения недопустимых в такой ситуации действий.

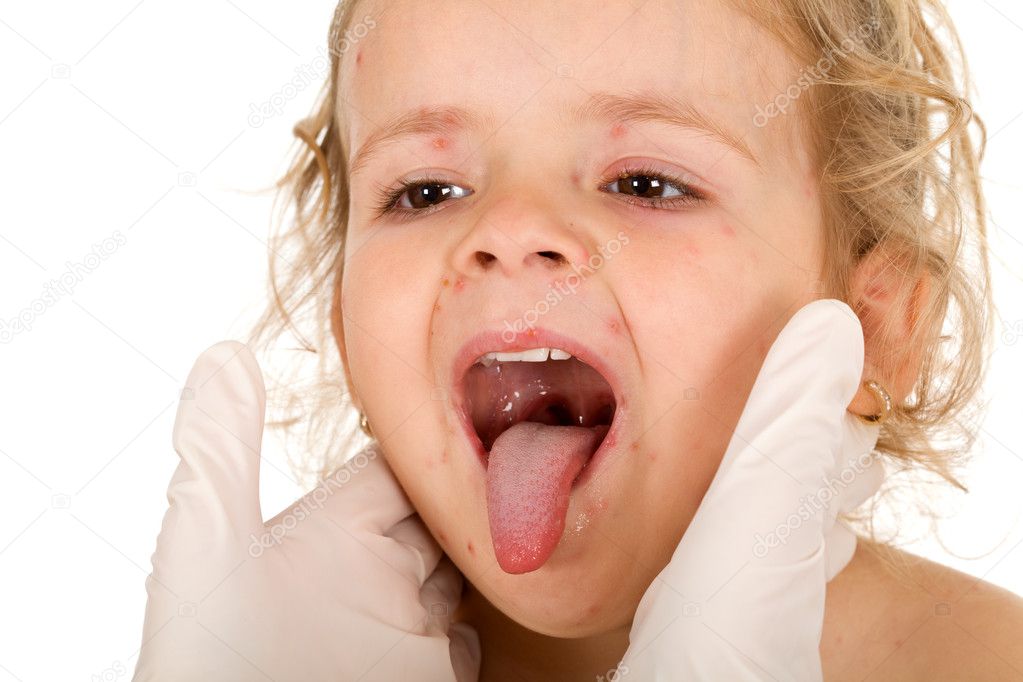 Они говорят о вялотекущем воспалительном процессе или инфекции в организме. Малютка становится вялым, капризным, беспокойным, слабым, активность существенно снижается. Он плохо ест и спит урывками.
Они говорят о вялотекущем воспалительном процессе или инфекции в организме. Малютка становится вялым, капризным, беспокойным, слабым, активность существенно снижается. Он плохо ест и спит урывками.

 Такие инфекции могут быть приобретены до рождения или во время родов и включают сепсис (серьезная инфекция крови), пневмония (инфекция альвеол легких) и менингит (инфекция тканей, покрывающих мозг).
Такие инфекции могут быть приобретены до рождения или во время родов и включают сепсис (серьезная инфекция крови), пневмония (инфекция альвеол легких) и менингит (инфекция тканей, покрывающих мозг). Поэтому незначительная гипертермия может быть единственным проявлением.
Поэтому незначительная гипертермия может быть единственным проявлением. Все это потому, что, когда температура поднимается, чтобы соответствовать направлениям термостата, мы горячие на ощупь, но чувствуем, что нам холодно. На этом этапе лихорадки ваш ребенок не будет рад, когда вы попытаетесь охладить его, так как он уже будут чувствовать себя холодно.
Все это потому, что, когда температура поднимается, чтобы соответствовать направлениям термостата, мы горячие на ощупь, но чувствуем, что нам холодно. На этом этапе лихорадки ваш ребенок не будет рад, когда вы попытаетесь охладить его, так как он уже будут чувствовать себя холодно.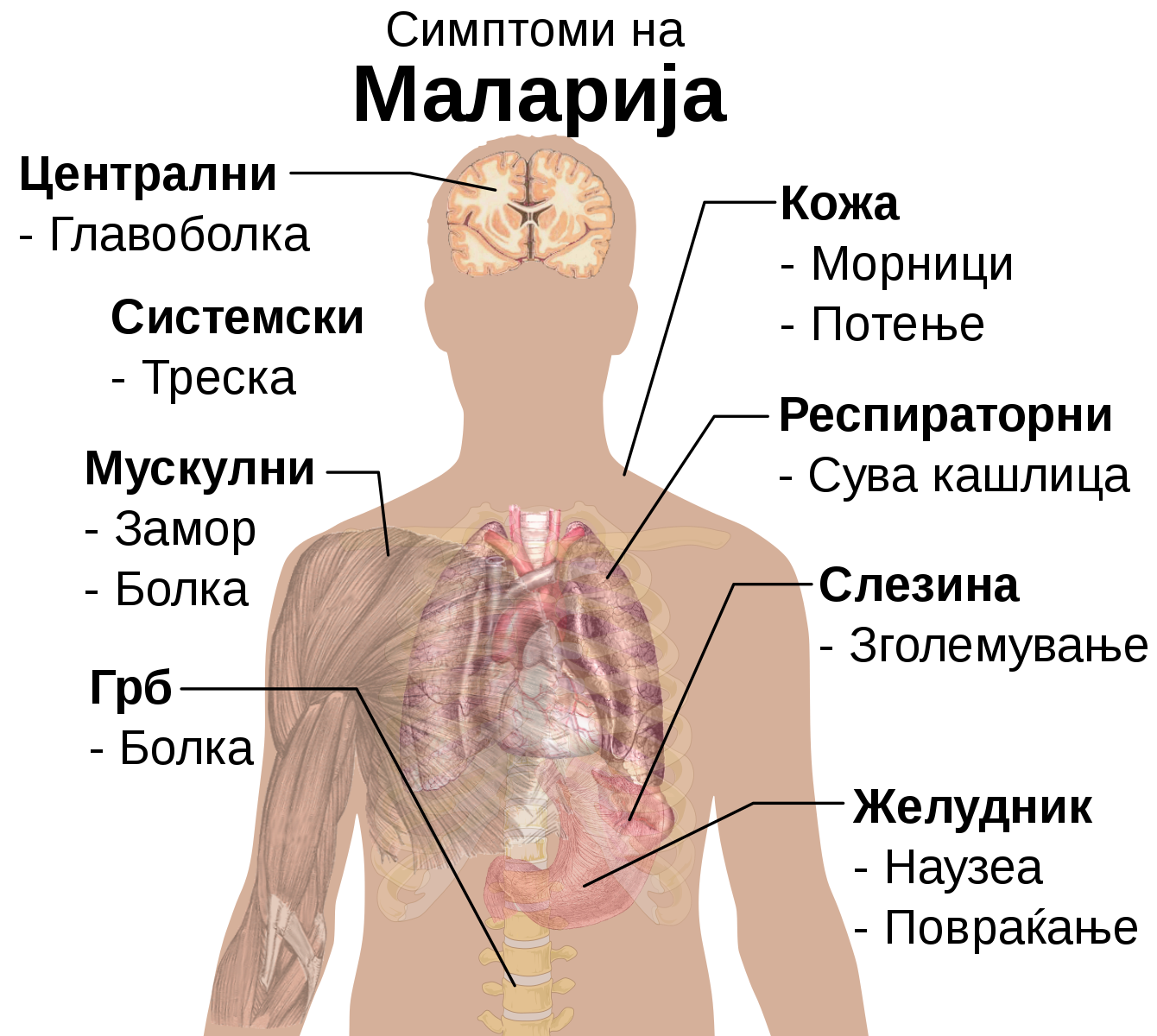
 Измерять температуру тела можно ртутным термометром или электронным, а также инфракрасным. Ртутные термометры старой школы содержат ртуть, мощный токсин, который поражает мозг, спинной мозг, печень и почки, а также может привести к нарушениям зрения. Если он сломается, вы рискуете подвергнуть свою семью вредным парам ртути. Но это считается наиболее точным средством измерения.
Измерять температуру тела можно ртутным термометром или электронным, а также инфракрасным. Ртутные термометры старой школы содержат ртуть, мощный токсин, который поражает мозг, спинной мозг, печень и почки, а также может привести к нарушениям зрения. Если он сломается, вы рискуете подвергнуть свою семью вредным парам ртути. Но это считается наиболее точным средством измерения. Но как родители могут диференциировать состояние ребенка? Все симптомы, связанные с безвредными вирусными лихорадками, также могут возникать при более серьезных заболеваниях. Трудно определить, беспокоят ли вашего ребенка симптомы более серьезные. Вы знаете своего ребенка лучше, чем кто-либо другой. Если у вашего ребенка наблюдается лихорадка с симптомами, которые в отличие от тех, которые у них были с лихорадкой в прошлом, рассмотрите возможность более серьезной болезни.
Но как родители могут диференциировать состояние ребенка? Все симптомы, связанные с безвредными вирусными лихорадками, также могут возникать при более серьезных заболеваниях. Трудно определить, беспокоят ли вашего ребенка симптомы более серьезные. Вы знаете своего ребенка лучше, чем кто-либо другой. Если у вашего ребенка наблюдается лихорадка с симптомами, которые в отличие от тех, которые у них были с лихорадкой в прошлом, рассмотрите возможность более серьезной болезни. Единственные препараты, которые можно использовать для снижения температуры у детей – это ибупрофен и парацетамол.
Единственные препараты, которые можно использовать для снижения температуры у детей – это ибупрофен и парацетамол. При температуре 37оС вирус может сохранять жизнеспособность в течение 50-65 дней. В замороженном состоянии активность энтеровирусов сохраняется в течение многих лет, при хранении в обычном холодильнике (+4о — +6оС) – в течение нескольких недель, при комнатной температуре – на протяжении нескольких дней. Они выдерживают многократное замораживание и оттаивание без потери активности. Энтеровирусы длительно сохраняются в воде (в водопроводной воде выживают 18 дней, в речной – 33 дня, в очищенных сточных водах – 65 дней, в осадке сточных вод – 160 дней). Энтеровирусы быстро разрушаются под воздействием ультрафиолетового облучения, при высушивании, кипячении. Быстро инактивирует вирусы раствор йода. Энтеровирусы устойчивы к кислой среде.
При температуре 37оС вирус может сохранять жизнеспособность в течение 50-65 дней. В замороженном состоянии активность энтеровирусов сохраняется в течение многих лет, при хранении в обычном холодильнике (+4о — +6оС) – в течение нескольких недель, при комнатной температуре – на протяжении нескольких дней. Они выдерживают многократное замораживание и оттаивание без потери активности. Энтеровирусы длительно сохраняются в воде (в водопроводной воде выживают 18 дней, в речной – 33 дня, в очищенных сточных водах – 65 дней, в осадке сточных вод – 160 дней). Энтеровирусы быстро разрушаются под воздействием ультрафиолетового облучения, при высушивании, кипячении. Быстро инактивирует вирусы раствор йода. Энтеровирусы устойчивы к кислой среде. Попадая в организм, вирус сначала задерживается в лимфоидных образованиях верхних дыхательных путей или желудочно-кишечном тракте. Затем кровью разносится по всему организму. Органами-мишенями являются нервная система, мышцы, слизистая рта и глотки, реже – печень, поджелудочная железа, кишечник, половые железы.
Попадая в организм, вирус сначала задерживается в лимфоидных образованиях верхних дыхательных путей или желудочно-кишечном тракте. Затем кровью разносится по всему организму. Органами-мишенями являются нервная система, мышцы, слизистая рта и глотки, реже – печень, поджелудочная железа, кишечник, половые железы.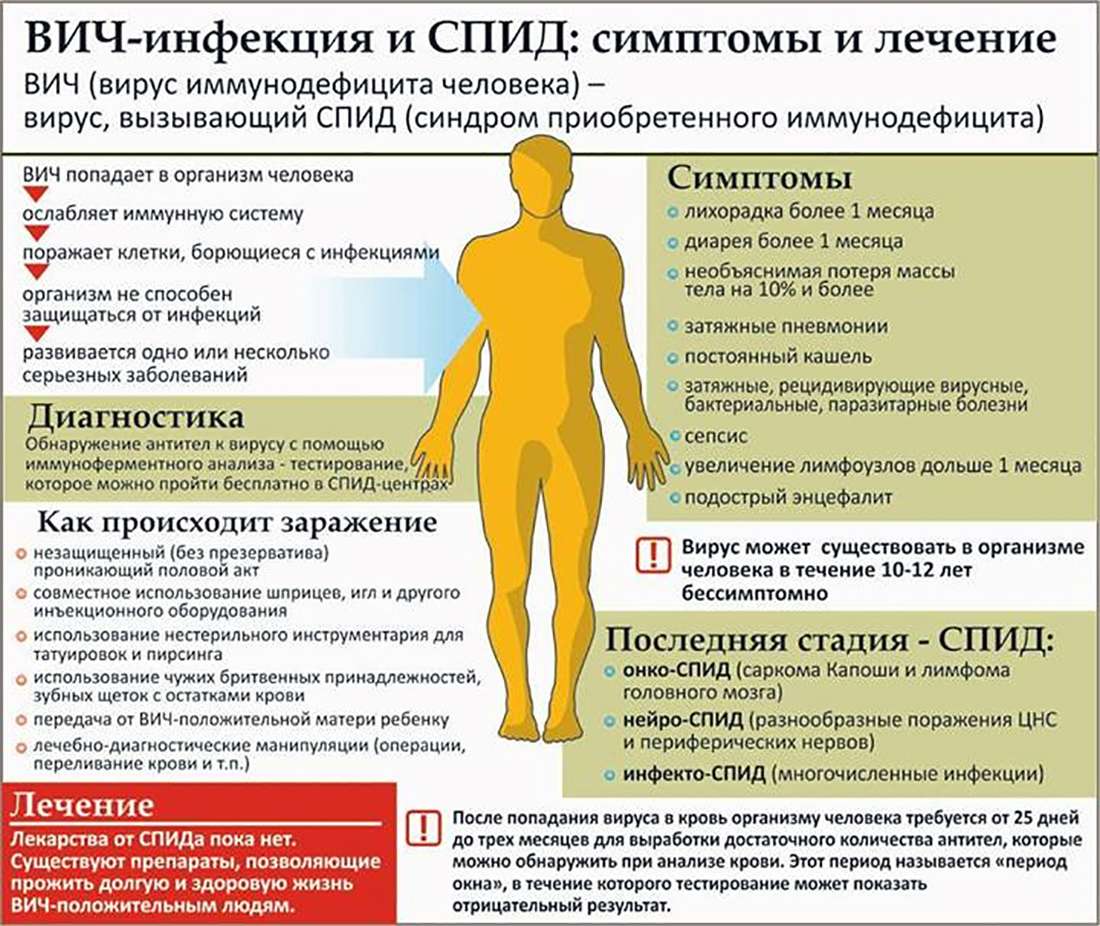 Но есть и общие признаки, характерные для всей группы инфекций. Чаще всего – это высокая температура до 39 градусов, появление болей в горле и гиперемия (покраснение) слизистой глотки; признаки воспаления склеры и слизистой глаза. Что касается температуры, то бывают легкие случаи инфекции, когда температура субфебрильная (37,2 – 37,4), но это скорее исключение из правила. Остальные общие признаки всегда имеются, но выраженность их разная при разных формах инфекции. Самой распространенной формой является серозный менингит – воспаление мозговых оболочек. Заболевание начинается внезапно – резко повышается температура тела. На фоне высокой температуры развивается сильная головная боль, сопровождающаяся тошнотой и рвотой, не связанной с приемом пищи. Головная боль держится несколько часов или дней, не прекращается даже после приема болеутоляющих средств. К другим наиболее распространенным формам энтеровирусной инфекции относятся:
Но есть и общие признаки, характерные для всей группы инфекций. Чаще всего – это высокая температура до 39 градусов, появление болей в горле и гиперемия (покраснение) слизистой глотки; признаки воспаления склеры и слизистой глаза. Что касается температуры, то бывают легкие случаи инфекции, когда температура субфебрильная (37,2 – 37,4), но это скорее исключение из правила. Остальные общие признаки всегда имеются, но выраженность их разная при разных формах инфекции. Самой распространенной формой является серозный менингит – воспаление мозговых оболочек. Заболевание начинается внезапно – резко повышается температура тела. На фоне высокой температуры развивается сильная головная боль, сопровождающаяся тошнотой и рвотой, не связанной с приемом пищи. Головная боль держится несколько часов или дней, не прекращается даже после приема болеутоляющих средств. К другим наиболее распространенным формам энтеровирусной инфекции относятся: У самых маленьких ребятишек энтеровирусы могут вызвать диарею – жидкий стул, 3-5 раз в сутки, с примесью слизи. Как правило, сильного и очень частого поноса не бывает. У детей старшего возраста при энтеровирусной инфекции бывают, наоборот, запоры;
У самых маленьких ребятишек энтеровирусы могут вызвать диарею – жидкий стул, 3-5 раз в сутки, с примесью слизи. Как правило, сильного и очень частого поноса не бывает. У детей старшего возраста при энтеровирусной инфекции бывают, наоборот, запоры; В большинстве случаев благоприятный.
В большинстве случаев благоприятный. Дети, инфицированные коронавирусом, обычно имеют слабые симптомы или вообще не имеют их.
Дети, инфицированные коронавирусом, обычно имеют слабые симптомы или вообще не имеют их. Любая сопутствующая болезнь увеличивает риск заболевания. Грипп гораздо опаснее для детей, особенно для очень маленьких, которые могут серьезно заболеть.
Любая сопутствующая болезнь увеличивает риск заболевания. Грипп гораздо опаснее для детей, особенно для очень маленьких, которые могут серьезно заболеть.
 Если вы слишком близко стоите к человеку с симптомами заболевания, вы можете сами заболеть.
Если вы слишком близко стоите к человеку с симптомами заболевания, вы можете сами заболеть.


 Повышение температуры тела может быть первым или единственным признаком инфекции. Но некоторые инфекции могут не сопровождаться лихорадкой, и это может быть еще одним симптомом.
Повышение температуры тела может быть первым или единственным признаком инфекции. Но некоторые инфекции могут не сопровождаться лихорадкой, и это может быть еще одним симптомом.
 Последнее наиболее распространенное заблуждение, связанное с сепсисом, заключается в том, что инфекции не являются серьезными.К сожалению, инфекции могут быть очень серьезными, потому что они могут вызвать сепсис, который убивает больше людей в Соединенных Штатах, чем рак груди, рак простаты и СПИД вместе взятые.
Последнее наиболее распространенное заблуждение, связанное с сепсисом, заключается в том, что инфекции не являются серьезными.К сожалению, инфекции могут быть очень серьезными, потому что они могут вызвать сепсис, который убивает больше людей в Соединенных Штатах, чем рак груди, рак простаты и СПИД вместе взятые. А иногда врачи так и не узнают, чем была начальная инфекция.
А иногда врачи так и не узнают, чем была начальная инфекция. При борьбе с сепсисом на счету каждая минута.
При борьбе с сепсисом на счету каждая минута.
 Эти разрывы могут возникнуть в результате хирургических разрезов или травм, таких как порезы, царапины и ожоги.
Эти разрывы могут возникнуть в результате хирургических разрезов или травм, таких как порезы, царапины и ожоги. Это опасное для жизни состояние, требующее неотложной медицинской помощи.
Это опасное для жизни состояние, требующее неотложной медицинской помощи.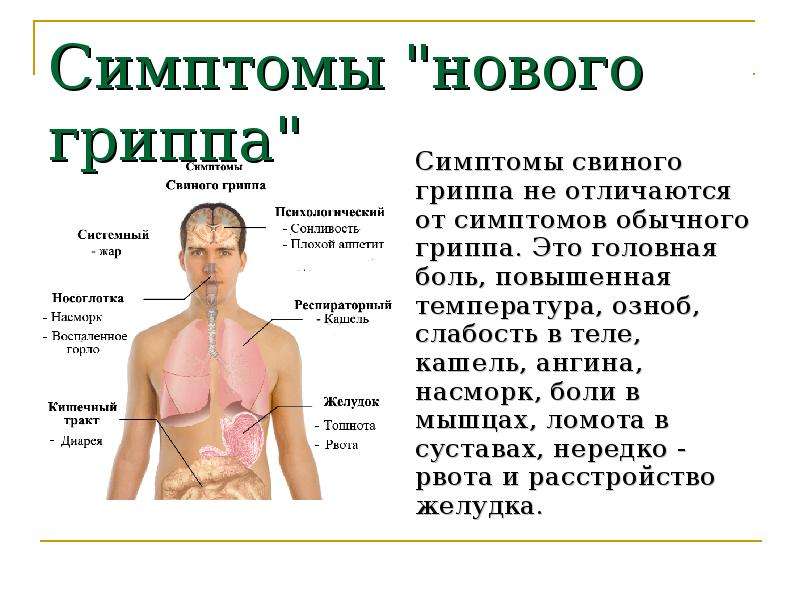 человек использовал антибиотик до
человек использовал антибиотик до Группы риска, которым обычно требуется более интенсивная терапия или наблюдение, включают:
Группы риска, которым обычно требуется более интенсивная терапия или наблюдение, включают:

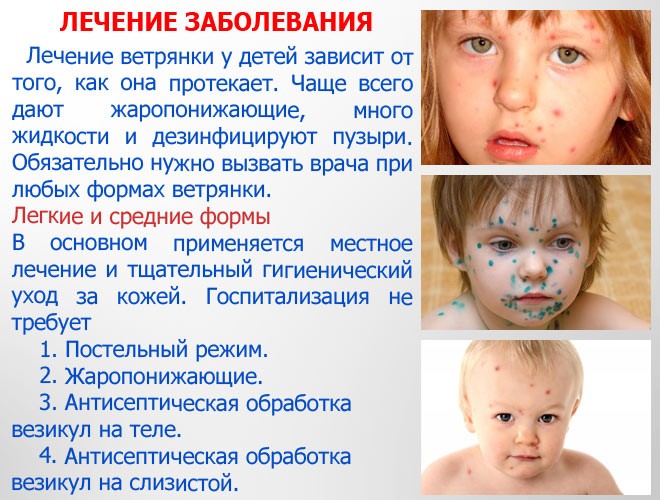 Кровь, инфицированная бактериями, — состояние, известное как сепсис, — может вызывать жар, воспаление и органную недостаточность.
Кровь, инфицированная бактериями, — состояние, известное как сепсис, — может вызывать жар, воспаление и органную недостаточность. Проблема в том, что митохондрии, которые, по мнению биологов, когда-то были симбиотическими бактериями, также имеют эти тревожные маркеры.
Проблема в том, что митохондрии, которые, по мнению биологов, когда-то были симбиотическими бактериями, также имеют эти тревожные маркеры.
 Однако клинические проявления гриппозной инфекции у сопутствующих заболеваний, пожилых людей и лиц с ослабленным иммунитетом реже включают лихорадку [4–6]. Таким образом, включение лихорадки в качестве важного элемента определения случая может снизить его чувствительность, что приведет к пропущенному диагнозу и задержке лечения [7].
Однако клинические проявления гриппозной инфекции у сопутствующих заболеваний, пожилых людей и лиц с ослабленным иммунитетом реже включают лихорадку [4–6]. Таким образом, включение лихорадки в качестве важного элемента определения случая может снизить его чувствительность, что приведет к пропущенному диагнозу и задержке лечения [7].
 Лихорадка определялась как температура ≥37,8 ° C, зафиксированная в любое время, пока он еще находился в отделении неотложной помощи. Для пациентов, поступающих через отделение неотложной помощи, но переведенных непосредственно в отделение интенсивной терапии (ОИТ), использовалась самая высокая температура, зарегистрированная в первые 4 часа после поступления в ОИТ.
Лихорадка определялась как температура ≥37,8 ° C, зафиксированная в любое время, пока он еще находился в отделении неотложной помощи. Для пациентов, поступающих через отделение неотложной помощи, но переведенных непосредственно в отделение интенсивной терапии (ОИТ), использовалась самая высокая температура, зарегистрированная в первые 4 часа после поступления в ОИТ. статус курения, продолжительность заболевания до поступления в больницу (<3 дней или ≥3 дней), респираторный или недыхательный синдром, наличие консолидации на рентгенограмме грудной клетки и идентифицированный тип вируса гриппа.Переменные со значением P <0,1 при одномерном анализе впоследствии были включены в многомерную модель. Анализ подгрупп проводился для пациентов, у которых имелся подробный анамнез вакцинации.
статус курения, продолжительность заболевания до поступления в больницу (<3 дней или ≥3 дней), респираторный или недыхательный синдром, наличие консолидации на рентгенограмме грудной клетки и идентифицированный тип вируса гриппа.Переменные со значением P <0,1 при одномерном анализе впоследствии были включены в многомерную модель. Анализ подгрупп проводился для пациентов, у которых имелся подробный анамнез вакцинации.

 7)
7) 071
071 Это может предотвратить образование угрей.
Это может предотвратить образование угрей.
 ..
.. Все ингредиенты используются в одинаковых количествах – по пол чайной ложки. Смесь наносится на поражённый участок и аккуратно втирается в течение минуты. Средство следует оставить на 20 минут, затем смыть тёплой водой. После этого ушную раковину рекомендуется обработать салициловым спиртом или настойкой календулы. Процедуру следует проводить ежедневно.
Все ингредиенты используются в одинаковых количествах – по пол чайной ложки. Смесь наносится на поражённый участок и аккуратно втирается в течение минуты. Средство следует оставить на 20 минут, затем смыть тёплой водой. После этого ушную раковину рекомендуется обработать салициловым спиртом или настойкой календулы. Процедуру следует проводить ежедневно. Можно выйти на улицу на 5 минут за хлебом без шапки и переохладить ухо, в результате чего появляется ответная реакция в виде прыщиков. А кто-то и вовсе не любит носить шапки зимой, поэтому у них воспаления на ухе появляются гораздо чаще.
Можно выйти на улицу на 5 минут за хлебом без шапки и переохладить ухо, в результате чего появляется ответная реакция в виде прыщиков. А кто-то и вовсе не любит носить шапки зимой, поэтому у них воспаления на ухе появляются гораздо чаще. Жировики в большинстве случаев проходят сами и только иногда, если они увеличиваются на протяжении 4-7 дней, нужно хирургическое удаление.
Жировики в большинстве случаев проходят сами и только иногда, если они увеличиваются на протяжении 4-7 дней, нужно хирургическое удаление. В идеале, они должны удаляться только профессионально, чтобы избежать рубцов и инфекций.
В идеале, они должны удаляться только профессионально, чтобы избежать рубцов и инфекций.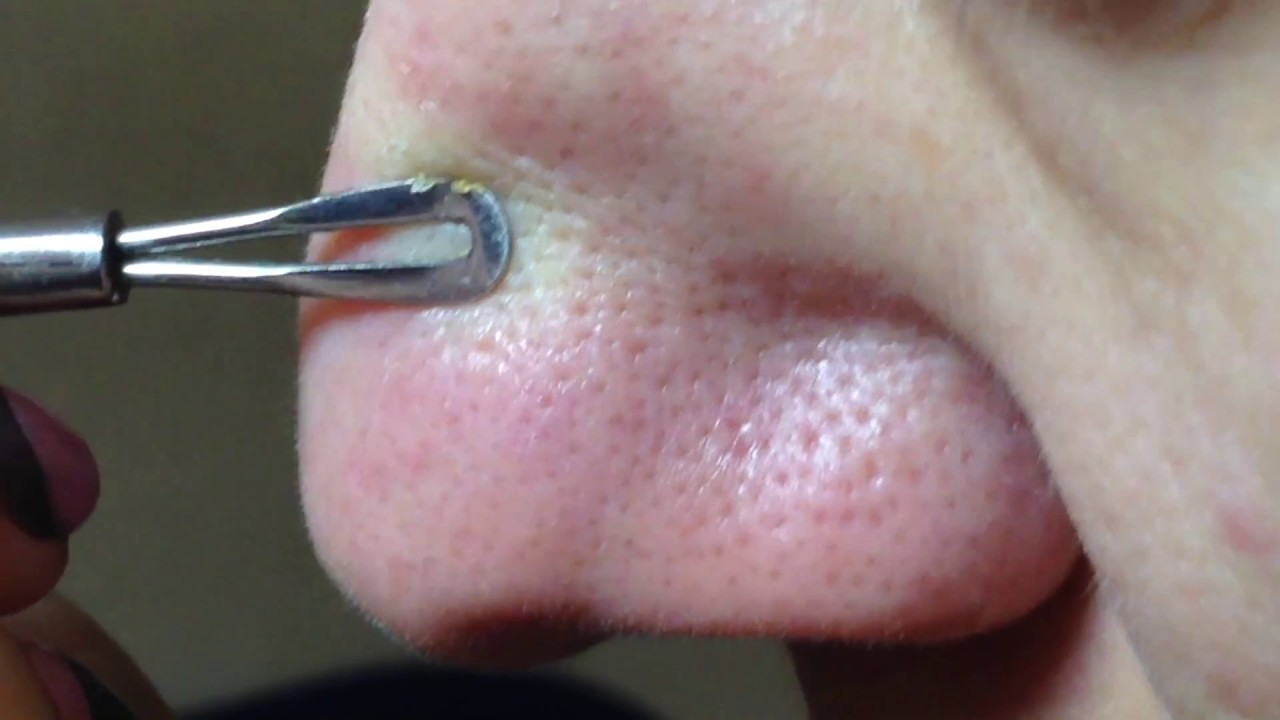 Темный цвет черных точек — от скопления на поверхности кожи, подвергающейся воздействию воздуха, известного как окисление.
Темный цвет черных точек — от скопления на поверхности кожи, подвергающейся воздействию воздуха, известного как окисление. Такие препараты, как кортикостероиды и тестостерон, были определены как триггеры для прыщей и глубоких угрей, особенно на груди и плечах.
Такие препараты, как кортикостероиды и тестостерон, были определены как триггеры для прыщей и глубоких угрей, особенно на груди и плечах. Эти маленькие кристаллы улучшают состояние кожи, удаляя мертвые клетки и освобождая поры от скоплений.
Эти маленькие кристаллы улучшают состояние кожи, удаляя мертвые клетки и освобождая поры от скоплений.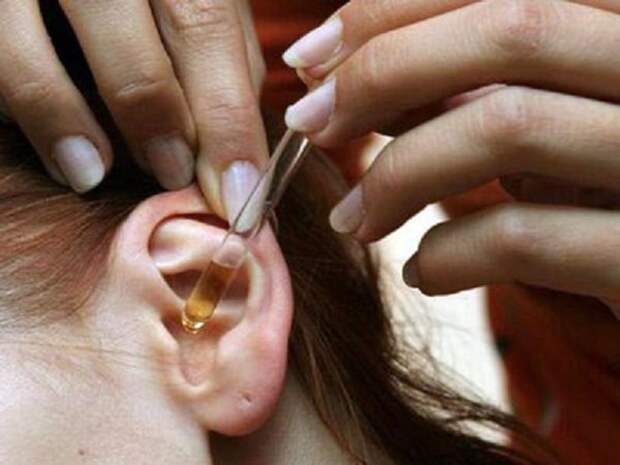 Затем поместите петлю экстрактора вокруг угря. Добавляйте давление до тех пор, пока накопление не будет снято, но никогда не пытайтесь усилить содержимое, так как это может повредить кожу.
Затем поместите петлю экстрактора вокруг угря. Добавляйте давление до тех пор, пока накопление не будет снято, но никогда не пытайтесь усилить содержимое, так как это может повредить кожу.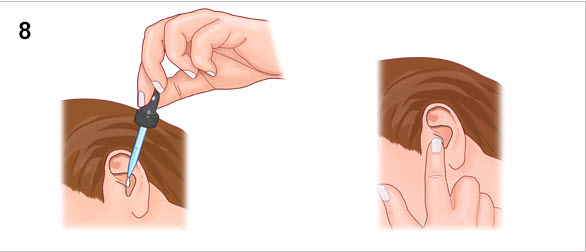


 В числе симптомов-предшественников появления подкожных комедонов большинство пациентов отмечает:
В числе симптомов-предшественников появления подкожных комедонов большинство пациентов отмечает:

 В течение суток категорически запрещено пользоваться косметикой, чтобы ее частицы не засорили открытый проток;
В течение суток категорически запрещено пользоваться косметикой, чтобы ее частицы не засорили открытый проток; Расписание каждого доктора содержит информацию о приемных днях и доступных для визитов пациентов часах.
Расписание каждого доктора содержит информацию о приемных днях и доступных для визитов пациентов часах.
 А зимой простудные высыпания могут случиться у тех, кто не признает шапку за необходимый головной убор.
А зимой простудные высыпания могут случиться у тех, кто не признает шапку за необходимый головной убор. Не меньше неприятностей могут доставить прыщи за ушами. Кажется, ну что особенного в маленьких белых прыщиках? На самом деле, они могут доставить весьма ощутимую боль. Где бы ни появились эти прыщи – за ушами или возле них, причина их появления все та же – немытые руки и предметы, которые соприкасаются с ушами.
Не меньше неприятностей могут доставить прыщи за ушами. Кажется, ну что особенного в маленьких белых прыщиках? На самом деле, они могут доставить весьма ощутимую боль. Где бы ни появились эти прыщи – за ушами или возле них, причина их появления все та же – немытые руки и предметы, которые соприкасаются с ушами. Сверху прикрыть целлофаном и зафиксировать лейкопластырем. Через час повязку можно снять. Такой процедурой следует воспользоваться несколько раз в день до полного исчезновения прыща.
Сверху прикрыть целлофаном и зафиксировать лейкопластырем. Через час повязку можно снять. Такой процедурой следует воспользоваться несколько раз в день до полного исчезновения прыща.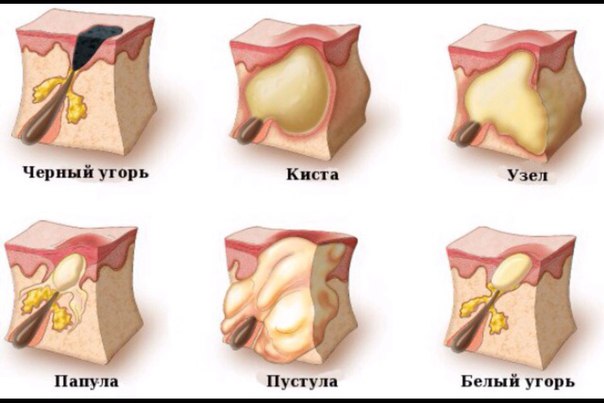 Единственное условие – отсутствие аллергических реакций на эти
Единственное условие – отсутствие аллергических реакций на эти В домашних условиях результат один —повреждения сосудов и купероз, которые можно убрать только дорогим лазером. Перестань давить черные точки и выброси увеличительное зеркало: эти кратеры не видит никто, кроме тебя.
В домашних условиях результат один —повреждения сосудов и купероз, которые можно убрать только дорогим лазером. Перестань давить черные точки и выброси увеличительное зеркало: эти кратеры не видит никто, кроме тебя. Все загрязнения останутся на маске.
Все загрязнения останутся на маске. Избавиться от прыщей в ухе также непросто, поскольку они не так легко доступны, как прыщи на лице, шее, груди или спине. При неправильном выталкивании гной из прыща может попасть в слуховой проход и вызвать закупорку или воспаление.
Избавиться от прыщей в ухе также непросто, поскольку они не так легко доступны, как прыщи на лице, шее, груди или спине. При неправильном выталкивании гной из прыща может попасть в слуховой проход и вызвать закупорку или воспаление. Вы всегда должны избегать слепого использования любого инструмента в ухе, чтобы не повредить барабанную перепонку.
Вы всегда должны избегать слепого использования любого инструмента в ухе, чтобы не повредить барабанную перепонку.
 Хотя преимущества появляются медленнее, часто они более терпимы.
Хотя преимущества появляются медленнее, часто они более терпимы. Первый шаг: попробуйте самостоятельно избавиться от прыщей с помощью актуального крема от прыщей. «Черные точки можно лечить с помощью местных рецептурных препаратов, называемых ретиноидами, такими как Retin-A или Epiduo», — говорит Паркс. (Вы также можете купить ретинол, отпускаемый без рецепта, например, Differin Gel.)
Первый шаг: попробуйте самостоятельно избавиться от прыщей с помощью актуального крема от прыщей. «Черные точки можно лечить с помощью местных рецептурных препаратов, называемых ретиноидами, такими как Retin-A или Epiduo», — говорит Паркс. (Вы также можете купить ретинол, отпускаемый без рецепта, например, Differin Gel.) Если вы совершаете покупку по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Если вы совершаете покупку по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс. Дерматолог может помочь диагностировать и правильно лечить эти проблемы с кожей.
Дерматолог может помочь диагностировать и правильно лечить эти проблемы с кожей.
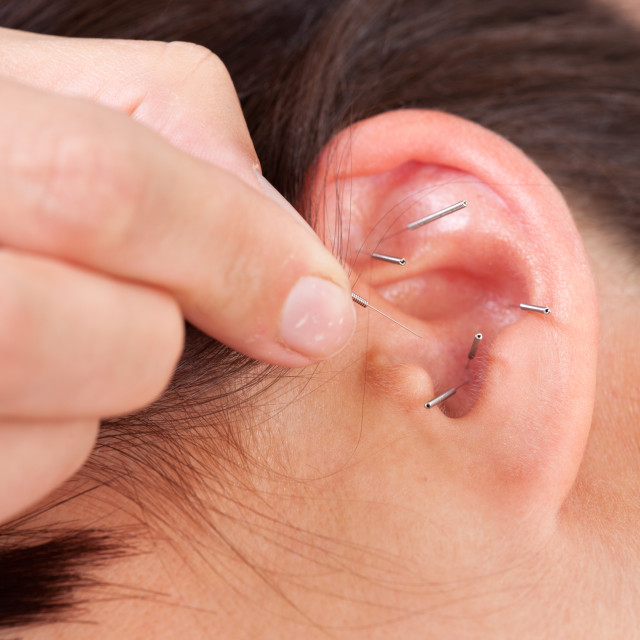
 Это называется ушной раковиной или круглой полой частью, ведущей к ушному каналу.
Это называется ушной раковиной или круглой полой частью, ведущей к ушному каналу. По ее словам, продукты на основе ретиноидов, такие как гель для лечения акне Differin Adapalene Gel, также могут помочь ускорить процесс заживления. Если у вас угри на лице и вы уже прошли курс лечения салициловой кислотой дома, вы также можете попробовать это, но оно не так эффективно и, как правило, будет более мягким.
По ее словам, продукты на основе ретиноидов, такие как гель для лечения акне Differin Adapalene Gel, также могут помочь ускорить процесс заживления. Если у вас угри на лице и вы уже прошли курс лечения салициловой кислотой дома, вы также можете попробовать это, но оно не так эффективно и, как правило, будет более мягким.

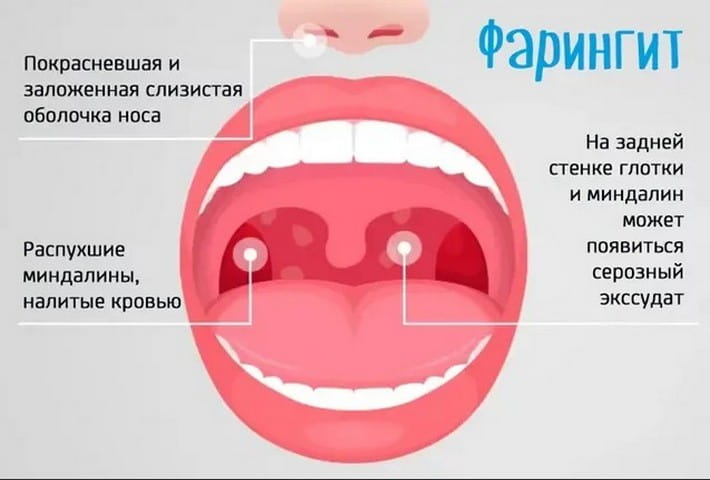 ee
ee Отрегулируйте питание и потребление жидкостей.
Отрегулируйте питание и потребление жидкостей.
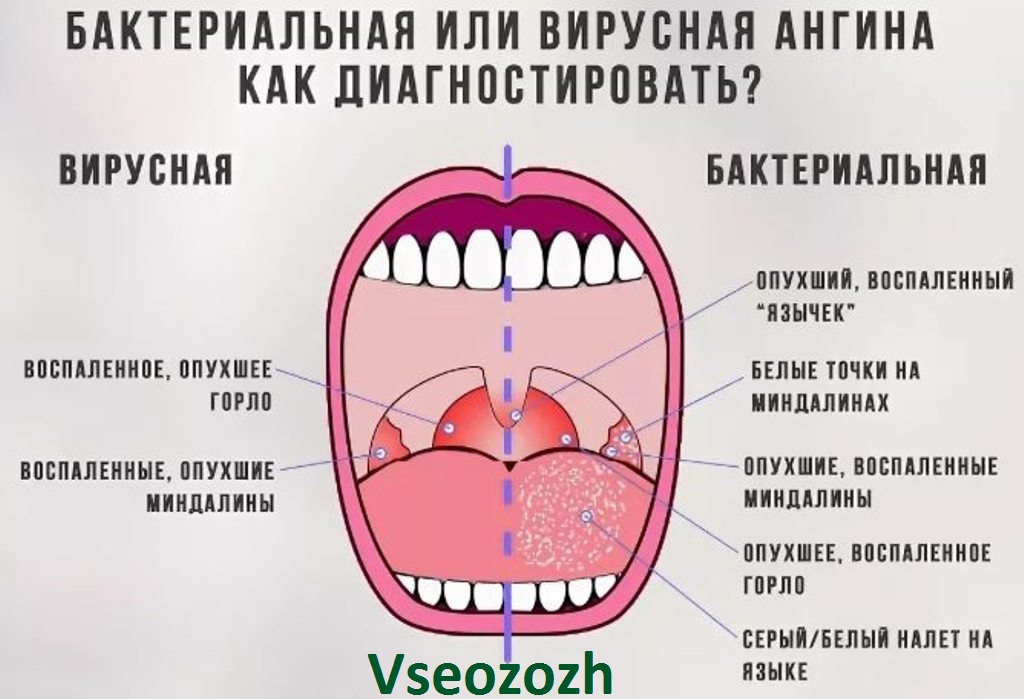 Дискомфорт исчезнет при появлении прогресса на одной из стадий лечения.
Дискомфорт исчезнет при появлении прогресса на одной из стадий лечения. Это достаточная база знаний, подкреплённая многолетней стационарной практикой. Поликлинический прием доктор ведет в нашей клинике, чем заслужил не только благодарность и любовь пациентов, но и уважение многочисленных коллег.
Это достаточная база знаний, подкреплённая многолетней стационарной практикой. Поликлинический прием доктор ведет в нашей клинике, чем заслужил не только благодарность и любовь пациентов, но и уважение многочисленных коллег. биопароксом пользовалась дня два но больше не смогла боли не понятные сухость, слипание стягивание не проходили, я опять к лору он сказал сосать грамидин и ингалипт. брызгаю вроде норм как только чуть проходит эффект от лекарства опять крутит, выворачивает все там и боль в горле от этого стоит жгет.от грамидина стало еще сильнее болеть мне казалось там все на две части расколется внутри.боли сильные я и скорую вызывала. в больнице сказали лечись по схеме которую дали пройдет. температура тоже появиласть 37,5 и ниже бывала. стояла 37,2.Горло все красное в сосудах.И есть было плохо при глотке дальше будто все слиплось и вода даже с трудом глоталлось. когда жевала ощущение каната натянутого который при жевании. пошла к платному лору. он поставил аллергию и назначил телфаст и нос промывать а для горла опять ничего. ну я лечилась толка нет. боли не прекращались стало хуже сухость, слипание будто тканей. потом отпустит и сдавит в какую-нибудь сторону. внизу горла чувствую задней стенкой.на протяжеении всего времени у меня нет насморка, чихания и кашля. только воздух гуляет и как лягушка в горле квакает без конца. в мае появилась отрыжка чувство будто еще ниже вся болезнь пошла.пока ходила по врачам и больницах горло начинало просто полыхать.Время идет а я не лечусь опять ничем. горло полоскаю то содой, то ротоканом. Живу как в аду. уже от болей все болеть начинает и живот и сердце колет.появилась слабость. хочется только лежать а спать не получается. всё таки переживаю легче не становится и никто не знает что у меня.Но что удивительно это непонятно. в мае как то вечером все отпустило стало свободно будто даже ощущение пустоты и воздух который идет через нос будто ледяной ощущение будто там и мокро в горле. бывало что что теплое там дрожит как желе. и липнет к стенкам.на 9мая вечером отпустило утром только проснулась вновь что то собралось как в большой ком сдавило опять. но самое неприятное когда сухость сильная и как склеивание там всего. а потом отлепление как пластыря от кожи.
биопароксом пользовалась дня два но больше не смогла боли не понятные сухость, слипание стягивание не проходили, я опять к лору он сказал сосать грамидин и ингалипт. брызгаю вроде норм как только чуть проходит эффект от лекарства опять крутит, выворачивает все там и боль в горле от этого стоит жгет.от грамидина стало еще сильнее болеть мне казалось там все на две части расколется внутри.боли сильные я и скорую вызывала. в больнице сказали лечись по схеме которую дали пройдет. температура тоже появиласть 37,5 и ниже бывала. стояла 37,2.Горло все красное в сосудах.И есть было плохо при глотке дальше будто все слиплось и вода даже с трудом глоталлось. когда жевала ощущение каната натянутого который при жевании. пошла к платному лору. он поставил аллергию и назначил телфаст и нос промывать а для горла опять ничего. ну я лечилась толка нет. боли не прекращались стало хуже сухость, слипание будто тканей. потом отпустит и сдавит в какую-нибудь сторону. внизу горла чувствую задней стенкой.на протяжеении всего времени у меня нет насморка, чихания и кашля. только воздух гуляет и как лягушка в горле квакает без конца. в мае появилась отрыжка чувство будто еще ниже вся болезнь пошла.пока ходила по врачам и больницах горло начинало просто полыхать.Время идет а я не лечусь опять ничем. горло полоскаю то содой, то ротоканом. Живу как в аду. уже от болей все болеть начинает и живот и сердце колет.появилась слабость. хочется только лежать а спать не получается. всё таки переживаю легче не становится и никто не знает что у меня.Но что удивительно это непонятно. в мае как то вечером все отпустило стало свободно будто даже ощущение пустоты и воздух который идет через нос будто ледяной ощущение будто там и мокро в горле. бывало что что теплое там дрожит как желе. и липнет к стенкам.на 9мая вечером отпустило утром только проснулась вновь что то собралось как в большой ком сдавило опять. но самое неприятное когда сухость сильная и как склеивание там всего. а потом отлепление как пластыря от кожи.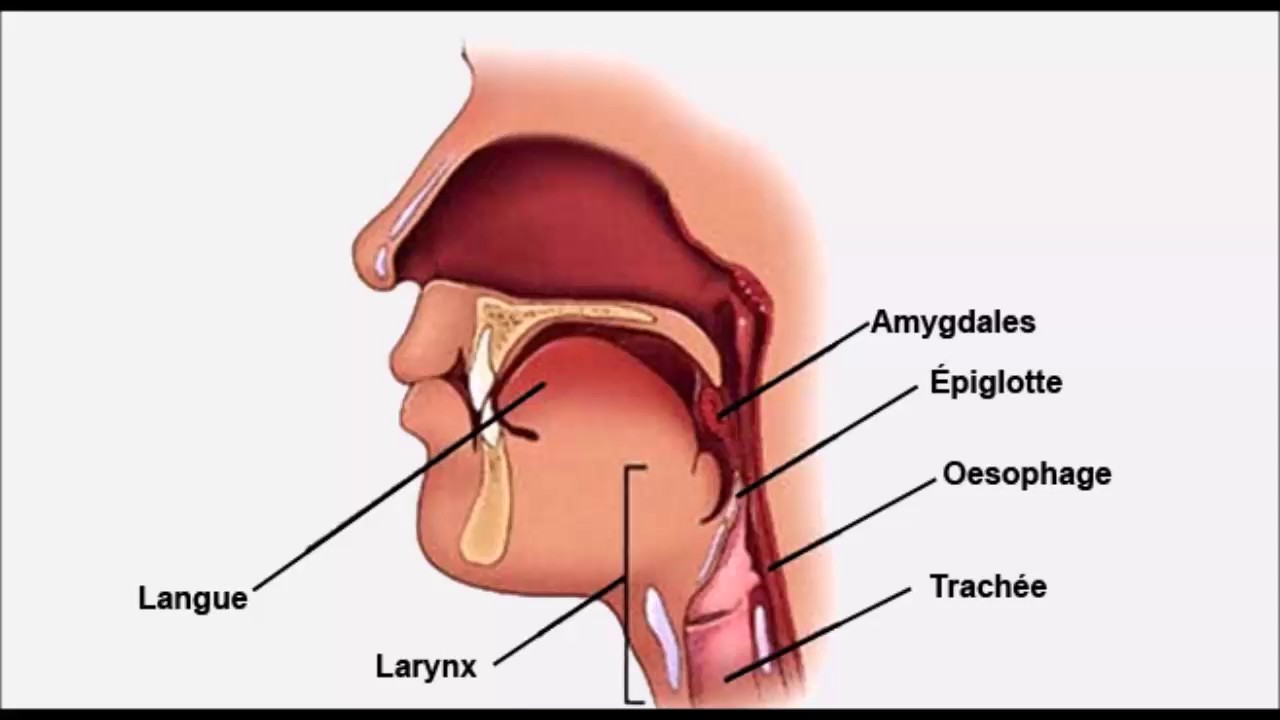 и ничего я выхаркнуть не могу я думала эта может слизь там потом мне удалось немного выхаркнуть бледно зеленое типо соплей вышло но не много.а в апреле когда я чувствовала этот шарик, тоже с трудом выхаркнула зеленое с кровью. и всё больше не получалось.бывало даже воздух из носа с трудом проходил будто там препятствия какие-то. что только не чувствовала. невыносимо. очень сильно похудела и устала от болезни. а самое плохое не знаю что и лечить незнаю чем. прошла даже мскт органов шеи ничего плохово нет сказали. а боль стоит.вот в пятницу будет готов мазок на флору. Сегодня 23мая боль слава богу в горле меньше. стянутость на задней стенке даже спиной. при глотании чувствую стянутость и отрыжка её слегка отлепляет. как надоело уже. скажите на что это похоже. что со мной. я сама думаю так. что пища застряла это точно и видимо процесс гниения и воспаления пошел а я не лечила и вот результат сильные боли и что том внутри получилось и мешает жить и воспаляется от движений, работать не могу наклоняешься всё там начинает потихоньку раздрожаться. я даже с работы уволилась было невыносимо. и на улице если долго бываю тоже начинает. болеть. последний месяц температура ночью мокрая бываю, потею.горло сейчас не болит но красное , рыхлое миндалины рыхлые, и белые маленькие как прыщики немного есть на них. слюни пенистые будто стали даже когда горло смотришь висит как пена немного. короче страшно даже.и эта боль порой переходит и щиплет всю трубку горла, она болит тоже. но это не часто. Пожалуйста дайте ответ. и легкие в норме делали снимок. не знаю что еще сделать.
и ничего я выхаркнуть не могу я думала эта может слизь там потом мне удалось немного выхаркнуть бледно зеленое типо соплей вышло но не много.а в апреле когда я чувствовала этот шарик, тоже с трудом выхаркнула зеленое с кровью. и всё больше не получалось.бывало даже воздух из носа с трудом проходил будто там препятствия какие-то. что только не чувствовала. невыносимо. очень сильно похудела и устала от болезни. а самое плохое не знаю что и лечить незнаю чем. прошла даже мскт органов шеи ничего плохово нет сказали. а боль стоит.вот в пятницу будет готов мазок на флору. Сегодня 23мая боль слава богу в горле меньше. стянутость на задней стенке даже спиной. при глотании чувствую стянутость и отрыжка её слегка отлепляет. как надоело уже. скажите на что это похоже. что со мной. я сама думаю так. что пища застряла это точно и видимо процесс гниения и воспаления пошел а я не лечила и вот результат сильные боли и что том внутри получилось и мешает жить и воспаляется от движений, работать не могу наклоняешься всё там начинает потихоньку раздрожаться. я даже с работы уволилась было невыносимо. и на улице если долго бываю тоже начинает. болеть. последний месяц температура ночью мокрая бываю, потею.горло сейчас не болит но красное , рыхлое миндалины рыхлые, и белые маленькие как прыщики немного есть на них. слюни пенистые будто стали даже когда горло смотришь висит как пена немного. короче страшно даже.и эта боль порой переходит и щиплет всю трубку горла, она болит тоже. но это не часто. Пожалуйста дайте ответ. и легкие в норме делали снимок. не знаю что еще сделать. Синдром жжения полости рта, как правило, сохраняется долгое время и может приводить к снижению качества жизни. В настоящее время научные исследования позволяют предположить, что синдром жжения полости рта связан, в основном, с повреждением нервов. Существует много способов лечения, включая средства, применяемые при тревоге и других психологических состояниях, повышающие слюноотделение, защитные барьеры и, среди прочих, наносимые непосредственно в полости рта.
Синдром жжения полости рта, как правило, сохраняется долгое время и может приводить к снижению качества жизни. В настоящее время научные исследования позволяют предположить, что синдром жжения полости рта связан, в основном, с повреждением нервов. Существует много способов лечения, включая средства, применяемые при тревоге и других психологических состояниях, повышающие слюноотделение, защитные барьеры и, среди прочих, наносимые непосредственно в полости рта.
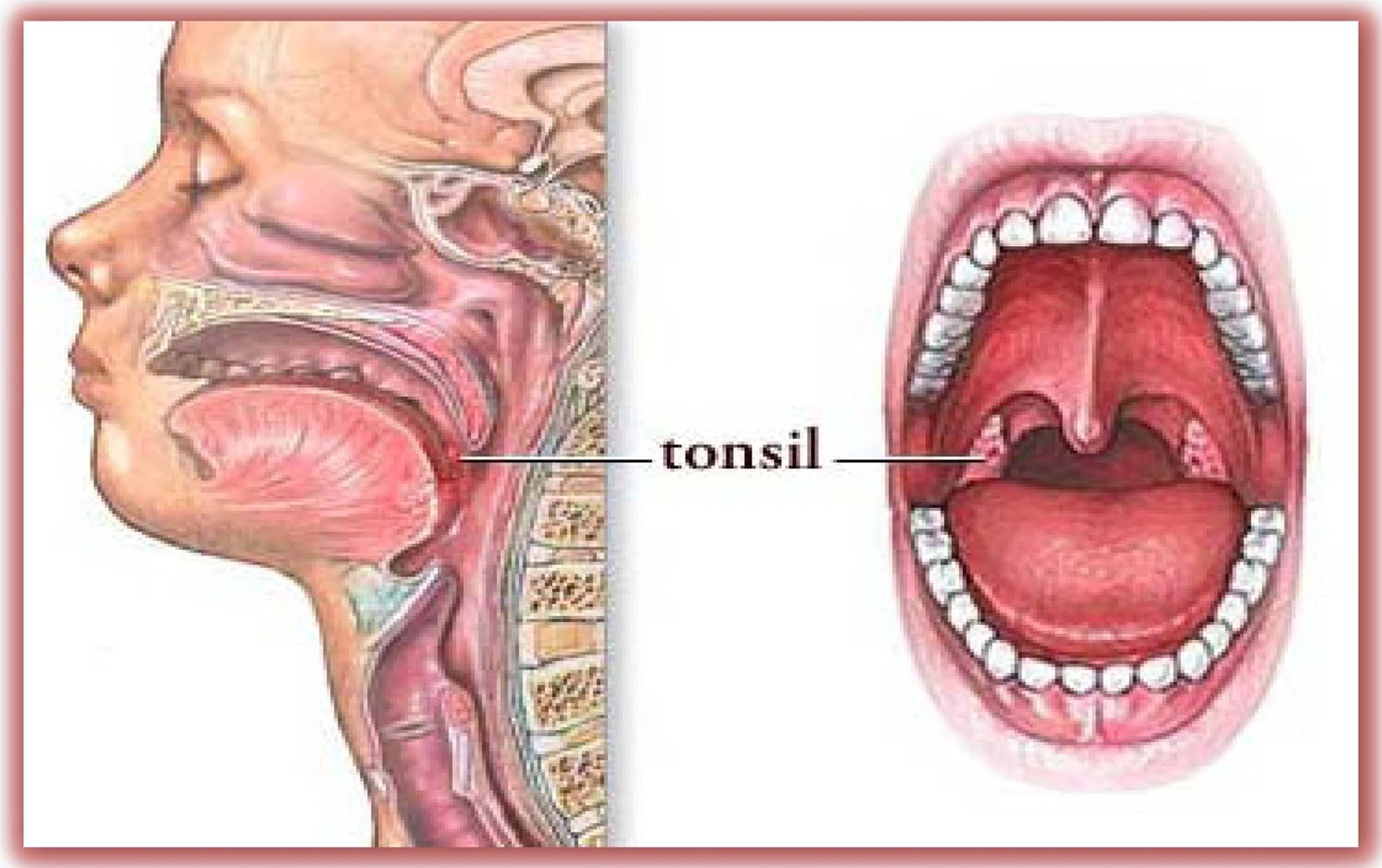
 Известно, что в большей степени эти нарушения проявляются в виде патологии сердечно- сосудистой и костной систем, являясь результатом гормональной перестройки и неизбежных процессов старения.
Известно, что в большей степени эти нарушения проявляются в виде патологии сердечно- сосудистой и костной систем, являясь результатом гормональной перестройки и неизбежных процессов старения.
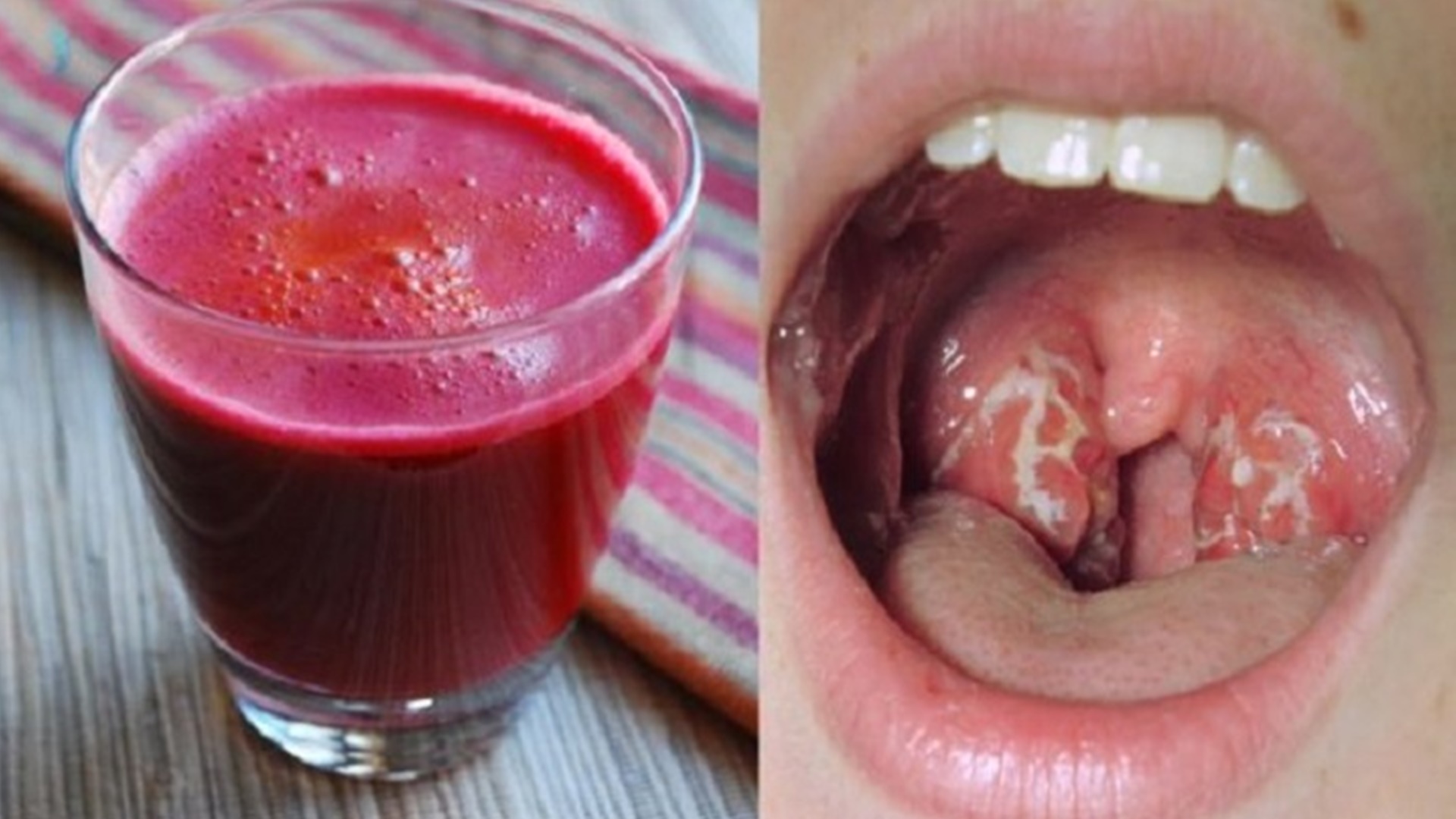
 Когда уровень эстрогенов в организме снижается, уменьшается и количество коллагена и эластина в соединительной ткани. Кожа стареет, становится суше и тоньше, образуются морщины, изменяется состояние слизистых оболочек и зубов. Недостаток гормонов способен вызвать атрофические изменения кожи и слизистых оболочек – «сухой» конъюнктивит, «сухие» стоматит и ларингит. Профессиональные певцы жалуются, что с возрастом им мешает сухость в горле. . (Здоровье женщины Л.В. Аккер, Москва ТД «ЭКОМИР» 2010)
Когда уровень эстрогенов в организме снижается, уменьшается и количество коллагена и эластина в соединительной ткани. Кожа стареет, становится суше и тоньше, образуются морщины, изменяется состояние слизистых оболочек и зубов. Недостаток гормонов способен вызвать атрофические изменения кожи и слизистых оболочек – «сухой» конъюнктивит, «сухие» стоматит и ларингит. Профессиональные певцы жалуются, что с возрастом им мешает сухость в горле. . (Здоровье женщины Л.В. Аккер, Москва ТД «ЭКОМИР» 2010)
 Спортивная, д.4
Спортивная, д.4

 Желудочная кислота может вызвать сильное воспаление, когда она попадает на голосовые связки.
Желудочная кислота может вызвать сильное воспаление, когда она попадает на голосовые связки. Если кислотный рефлюкс продолжается, повреждение голосовых связок будет прогрессировать.
Если кислотный рефлюкс продолжается, повреждение голосовых связок будет прогрессировать. Вот 3 вещи, которые могут помочь остановить откашливание горла:
Вот 3 вещи, которые могут помочь остановить откашливание горла:
 Таким образом, может оказаться полезным дать вашей иммунной системе дополнительную поддержку. Вы можете сделать это с помощью наших капель Echinaforce Echinacea Drops, которые сделаны из свежей эхинацеи, чтобы они не теряли своих полезных свойств.
Таким образом, может оказаться полезным дать вашей иммунной системе дополнительную поддержку. Вы можете сделать это с помощью наших капель Echinaforce Echinacea Drops, которые сделаны из свежей эхинацеи, чтобы они не теряли своих полезных свойств. Сухость в горле не должна быть вашим ежедневным или ночным испытанием.В чем причина сухости в горле, может ли это привести к чему-то более серьезному, существует ли сухой храп в горле и как с этим бороться? Давайте посмотрим на доказательства.
Сухость в горле не должна быть вашим ежедневным или ночным испытанием.В чем причина сухости в горле, может ли это привести к чему-то более серьезному, существует ли сухой храп в горле и как с этим бороться? Давайте посмотрим на доказательства.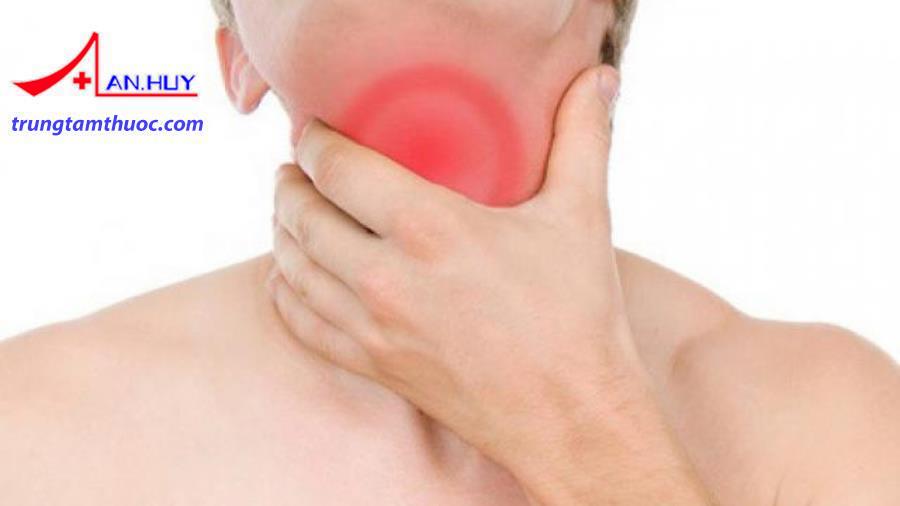 Более того, вероятность дыхания через сухое горло апноэ во сне линейно возрастала в зависимости от типа ОАС. От 22% до 34% и 41% при легком, умеренном и тяжелом ОАС соответственно. Напрашивается вывод, что сухость в горле и храп напрямую связаны.
Более того, вероятность дыхания через сухое горло апноэ во сне линейно возрастала в зависимости от типа ОАС. От 22% до 34% и 41% при легком, умеренном и тяжелом ОАС соответственно. Напрашивается вывод, что сухость в горле и храп напрямую связаны.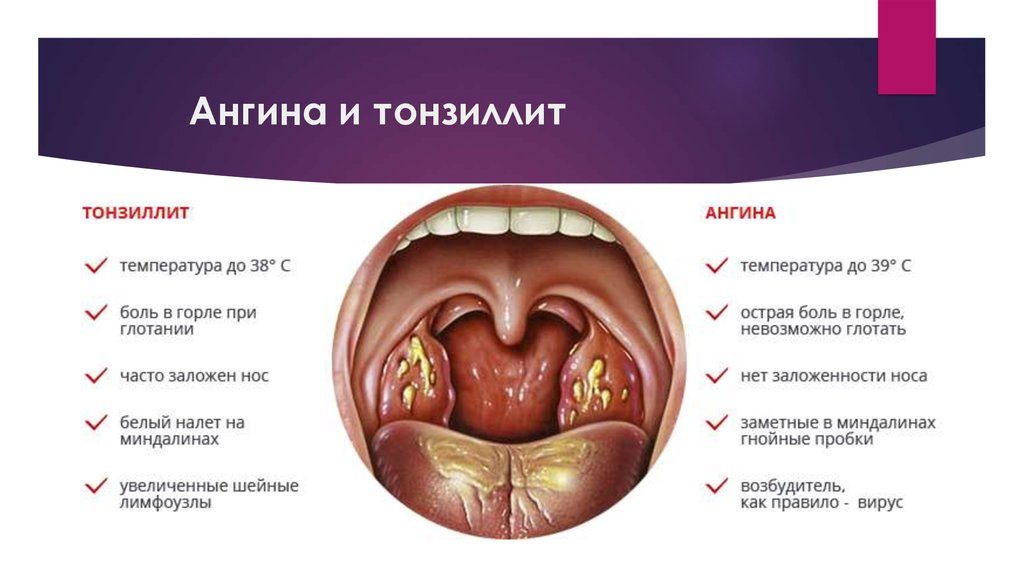
 Фенирамин может ингибировать действие антикоагулянтов.
Фенирамин может ингибировать действие антикоагулянтов.
 В качестве народных рецептов называют водку с перцем, горячий чай с коньяком и т.д. С началом пандемии коронавирусной инфекции эта тема вновь стала популярной. Поэтому еще раз необходимо сказать, что инфекционные заболевания и алкоголь несовместимы.
В качестве народных рецептов называют водку с перцем, горячий чай с коньяком и т.д. С началом пандемии коронавирусной инфекции эта тема вновь стала популярной. Поэтому еще раз необходимо сказать, что инфекционные заболевания и алкоголь несовместимы.
 Кроме этого, рекомендуется обильное питьё — это может быть горячий чай, клюквенный или брусничный морс, щелочные минеральные воды. Пить нужно чаще и как можно больше.
Кроме этого, рекомендуется обильное питьё — это может быть горячий чай, клюквенный или брусничный морс, щелочные минеральные воды. Пить нужно чаще и как можно больше. Прививку против гриппа нельзя делать при острых лихорадочных состояниях, в период обострения хронических заболеваний, при повышенной чувствительности организма к яичному белку (если он входит в состав вакцины).
Прививку против гриппа нельзя делать при острых лихорадочных состояниях, в период обострения хронических заболеваний, при повышенной чувствительности организма к яичному белку (если он входит в состав вакцины).  Москва, Оружейный переулок, 43.
Москва, Оружейный переулок, 43.
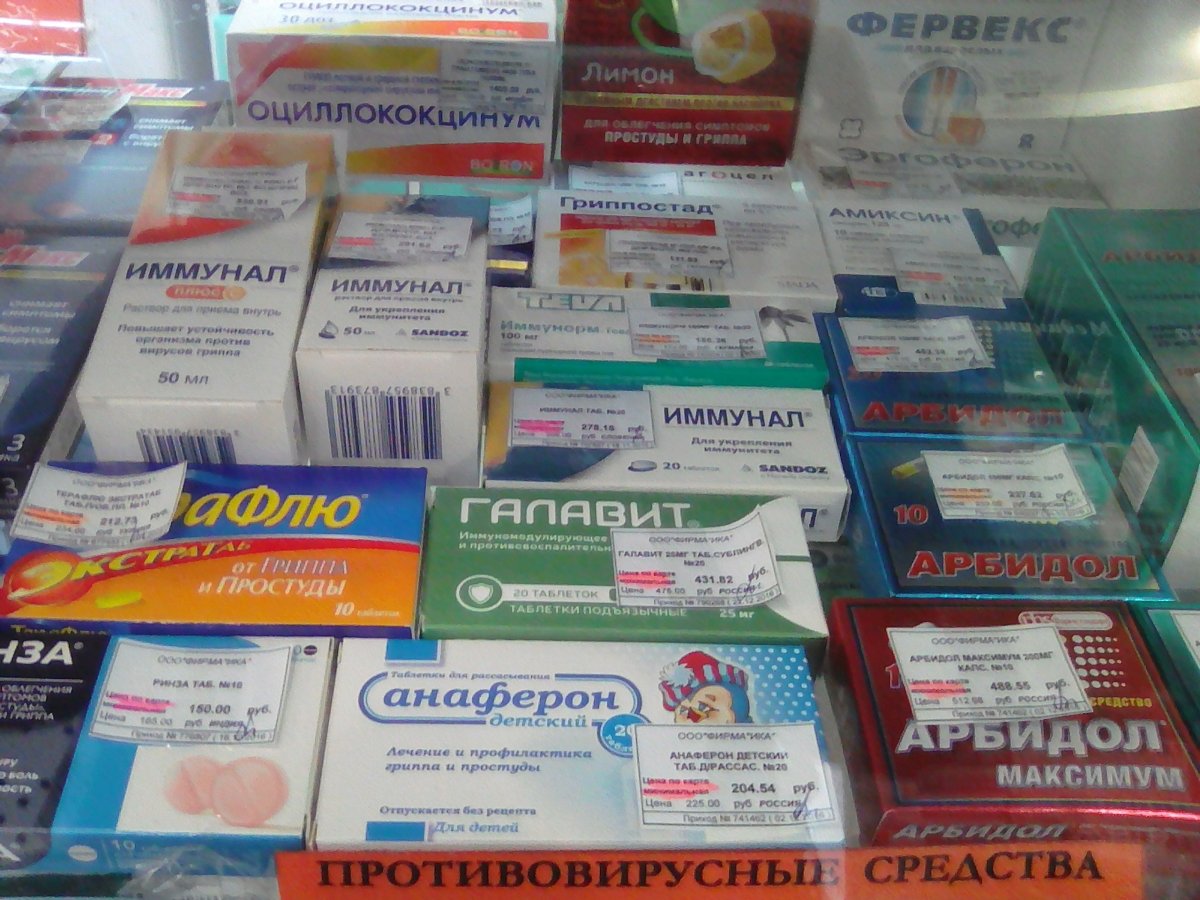
 Кроме этого, рекомендуется обильное питьё — это может быть горячий чай, клюквенный или брусничный морс, щелочные минеральные воды. Пить нужно чаще и как можно больше.
Кроме этого, рекомендуется обильное питьё — это может быть горячий чай, клюквенный или брусничный морс, щелочные минеральные воды. Пить нужно чаще и как можно больше.





 Пейте прозрачные напитки, чтобы поддерживать жидкость. Вы можете попробовать колотый лед, соки, спортивные напитки, имбирный эль, прозрачные бульоны, желатин и ледяные леденцы.
Пейте прозрачные напитки, чтобы поддерживать жидкость. Вы можете попробовать колотый лед, соки, спортивные напитки, имбирный эль, прозрачные бульоны, желатин и ледяные леденцы.
 И делать все возможное, чтобы предотвратить болезнь до того, как появятся симптомы , — это всегда хорошая идея.
И делать все возможное, чтобы предотвратить болезнь до того, как появятся симптомы , — это всегда хорошая идея. С другой стороны, тот же напиток комнатной температуры облегчал только насморк, кашель и чихание.
С другой стороны, тот же напиток комнатной температуры облегчал только насморк, кашель и чихание.
 Как и противовирусные препараты, зеленый чай способствует быстрому росту и активности иммунных клеток, которые считаются первой линией защиты от инфекции.
Как и противовирусные препараты, зеленый чай способствует быстрому росту и активности иммунных клеток, которые считаются первой линией защиты от инфекции.







 Теплые напитки помогут согреться, если простуда сопровождается такими симптомами, как озноб. Когда дело доходит до горячего чая, вы можете выбрать любой вкус. Хотя некоторые исследования показывают, что определенные виды чая особенно эффективны при болезни.
Теплые напитки помогут согреться, если простуда сопровождается такими симптомами, как озноб. Когда дело доходит до горячего чая, вы можете выбрать любой вкус. Хотя некоторые исследования показывают, что определенные виды чая особенно эффективны при болезни. Ешьте здоровую пищу, много отдыхайте и оставайтесь дома, когда вы больны, чтобы избежать распространения болезни. CDC рекомендует делать вакцину против гриппа каждый год, чтобы снизить риск гриппа.
Ешьте здоровую пищу, много отдыхайте и оставайтесь дома, когда вы больны, чтобы избежать распространения болезни. CDC рекомендует делать вакцину против гриппа каждый год, чтобы снизить риск гриппа. Любой ребенок, который может пить фруктовый сок, молоко, безалкогольные и подобные напитки, может пить Gatorade. Но зачем пить спортивные напитки, когда они больны? Ответ кроется в электролитах. Электролиты необходимы клеткам и органам тела для правильного функционирования.Они не только теряются с потом, но также при рвоте и диарее могут привести к потере организмом значительного количества электролитов. Повторяющаяся рвота и диарея часто встречаются при желудочном гриппе. Gatorade содержит значительное количество электролитов, натрия и калия, которые могут помочь восполнить потери организма всеми важными элементами.
Любой ребенок, который может пить фруктовый сок, молоко, безалкогольные и подобные напитки, может пить Gatorade. Но зачем пить спортивные напитки, когда они больны? Ответ кроется в электролитах. Электролиты необходимы клеткам и органам тела для правильного функционирования.Они не только теряются с потом, но также при рвоте и диарее могут привести к потере организмом значительного количества электролитов. Повторяющаяся рвота и диарея часто встречаются при желудочном гриппе. Gatorade содержит значительное количество электролитов, натрия и калия, которые могут помочь восполнить потери организма всеми важными элементами. К ним относятся противоотечные, антигистаминные и обезболивающие.
К ним относятся противоотечные, антигистаминные и обезболивающие.  «Если вы просто пьете воду, вы должны быть уверены, что употребляете в пищу продукты с низким содержанием клетчатки и углеводов, чтобы вы могли легко их потреблять», — добавляет она.
«Если вы просто пьете воду, вы должны быть уверены, что употребляете в пищу продукты с низким содержанием клетчатки и углеводов, чтобы вы могли легко их потреблять», — добавляет она.

 Беродуал раствор для ингаляций нельзя разбавлять дистиллированной водой. Раствор следует разбавлять непосредственно перед использованием, оставшийся после ингаляции разбавленный раствор должен быть уничтожен.
Беродуал раствор для ингаляций нельзя разбавлять дистиллированной водой. Раствор следует разбавлять непосредственно перед использованием, оставшийся после ингаляции разбавленный раствор должен быть уничтожен.
 После этого баллон следует заменить. Несмотря на то что в баллоне может оставаться некоторое количество содержимого, количество лекарственного вещества, высвобождающегося при ингаляции, может быть уменьшено.
После этого баллон следует заменить. Несмотря на то что в баллоне может оставаться некоторое количество содержимого, количество лекарственного вещества, высвобождающегося при ингаляции, может быть уменьшено.
 Если специалист назначил ингаляции с «Беродуалом», то также целесообразно приобрести для этих целей специальный медицинский прибор небулайзер. С его помощью можно точно дозировать препарат для вдыхания.
Если специалист назначил ингаляции с «Беродуалом», то также целесообразно приобрести для этих целей специальный медицинский прибор небулайзер. С его помощью можно точно дозировать препарат для вдыхания. Улучшается снабжение тканей кислородом, снижается риск накопления углекислого газа. Эффективность доказана практическими и клиническими испытаниями. Правильное применение «Беродуала» для ингаляций позволяет сократить количество и продолжительность кашлевых приступов. О том, какие лечебные свойства позволяют достигнуть подобного эффекта, расскажем далее.
Улучшается снабжение тканей кислородом, снижается риск накопления углекислого газа. Эффективность доказана практическими и клиническими испытаниями. Правильное применение «Беродуала» для ингаляций позволяет сократить количество и продолжительность кашлевых приступов. О том, какие лечебные свойства позволяют достигнуть подобного эффекта, расскажем далее. Мы рассмотрели множество разных лекарств и эксципиентов, и оказалось, что кромогликат натрия был самым гигроскопичным соединением, которое мы тестировали.
Мы рассмотрели множество разных лекарств и эксципиентов, и оказалось, что кромогликат натрия был самым гигроскопичным соединением, которое мы тестировали. Очень осторожно следует подходить к расчету пропорций и дозировки, поскольку при высоких концентрациях наблюдается высокий клиренс муколициарного процесса. Увеличивается количество отхаркиваемой мокроты, что провоцирует усиление кашлевых приступов.
Очень осторожно следует подходить к расчету пропорций и дозировки, поскольку при высоких концентрациях наблюдается высокий клиренс муколициарного процесса. Увеличивается количество отхаркиваемой мокроты, что провоцирует усиление кашлевых приступов. Лекарственная форма, состав и упаковка. Измерительный аэрозоль для ингаляции в виде прозрачной, бесцветной или слегка желтоватой или слегка коричневатой жидкости, свободной от взвешенных частиц.
Лекарственная форма, состав и упаковка. Измерительный аэрозоль для ингаляции в виде прозрачной, бесцветной или слегка желтоватой или слегка коричневатой жидкости, свободной от взвешенных частиц.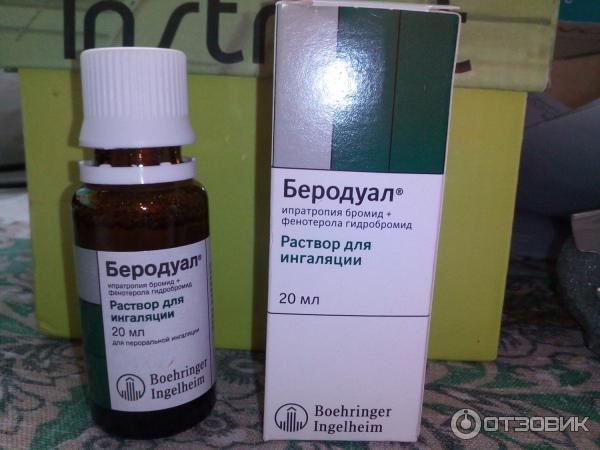
 В стандартной упаковке содержится 20 мл раствора. Важно знать — сколько капель брать и какие пропорции для разведения соблюдать.
В стандартной упаковке содержится 20 мл раствора. Важно знать — сколько капель брать и какие пропорции для разведения соблюдать.
 В случае появления вышеуказанных симптомов в любой комбинации пациент должен начать лечение глазными каплями, вызывая сужение зрачка и немедленно обратиться за специализированной медицинской помощью.
В случае появления вышеуказанных симптомов в любой комбинации пациент должен начать лечение глазными каплями, вызывая сужение зрачка и немедленно обратиться за специализированной медицинской помощью. Бета-адренергический эффект препарата на сердечную деятельность, такой как повышенная частота и тяжесть сердечного ритма, вызванная сосудистым эффектом фенотерола, бета2-адренергическая стимуляция сердца и при дозах, превышающих терапевтическую, бета-адренорецепторную стимуляцию. Тремор является наиболее частым нежелательным эффектом использования бета-агонистов.
Бета-адренергический эффект препарата на сердечную деятельность, такой как повышенная частота и тяжесть сердечного ритма, вызванная сосудистым эффектом фенотерола, бета2-адренергическая стимуляция сердца и при дозах, превышающих терапевтическую, бета-адренорецепторную стимуляцию. Тремор является наиболее частым нежелательным эффектом использования бета-агонистов.

 Однако один из новейших препаратов «Беродуал» произвел настоящий фурор, связанный с положительными и отрицательными отзывами. Что же из себя представляет этот препарат и как посредством него происходит лечение детей?
Однако один из новейших препаратов «Беродуал» произвел настоящий фурор, связанный с положительными и отрицательными отзывами. Что же из себя представляет этот препарат и как посредством него происходит лечение детей?
 Но назначать его ребенку самостоятельно строго запрещается.
Но назначать его ребенку самостоятельно строго запрещается. 
 Данный раствор должен применяться полностью.
Данный раствор должен применяться полностью.

 ..
..
 Большинство лекарственных препаратов необходимо смешивать с физиологическим раствором в определенной пропорции.
Большинство лекарственных препаратов необходимо смешивать с физиологическим раствором в определенной пропорции.
 раствора.
раствора.

 Но назначать его ребенку самостоятельно строго запрещается.
Но назначать его ребенку самостоятельно строго запрещается.
 Данный раствор должен применяться полностью.
Данный раствор должен применяться полностью.

 ..
..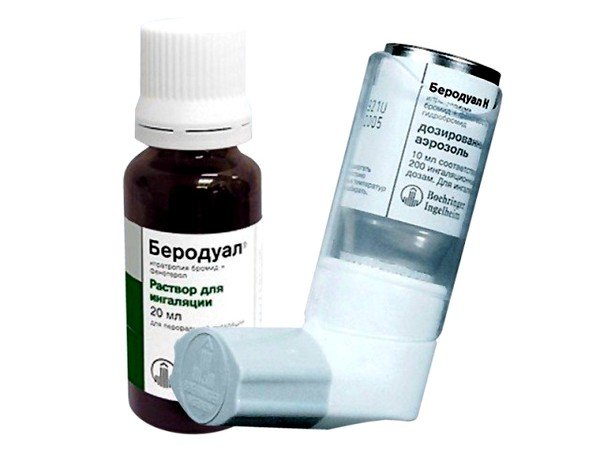 Поэтому рассмотрим, в каких пропорциях, в зависимости от возраста малыша, делают ингаляции с Беродуалом и физиологическим раствором:
Поэтому рассмотрим, в каких пропорциях, в зависимости от возраста малыша, делают ингаляции с Беродуалом и физиологическим раствором: Обычно количество последних составляет 3-4 мл.
Обычно количество последних составляет 3-4 мл. Как правильно разместить HME?
Как правильно разместить HME? 
