Двусторонний синусит: описание болезни, причины, симптомы, стоимость лечения в Москве
Синусит – это часто встречающееся заболевание, при котором происходит воспаление в одной или нескольких придаточных пазухах носа. Согласно медицинской статистике, 1 из 10 человек страдает от данной патологии. Двусторонний синусит является серьезной болезнью, которая требует обязательного лечения с привлечением врача. Самолечение в такой ситуации категорически запрещается, так как может привести к крайне тяжелым последствиям. Заболевание классифицируется как двухстороннее в тех случаях, когда воспаление затрагивает две противоположные пазухи, расположенные по разным сторонам носа.
При синусите под действием аллергенов, бактерий или вирусов происходит отек слизистой носа, из-за чего пазухи оказываются закупоренными и в них начинает накапливаться воспалительный экссудат. Если при этом проходимость просвета пазухи не будет восстановлена, то самочувствие больного продолжит ухудшаться и в конечном итоге в воспаленных пазухах возникнет нагноение.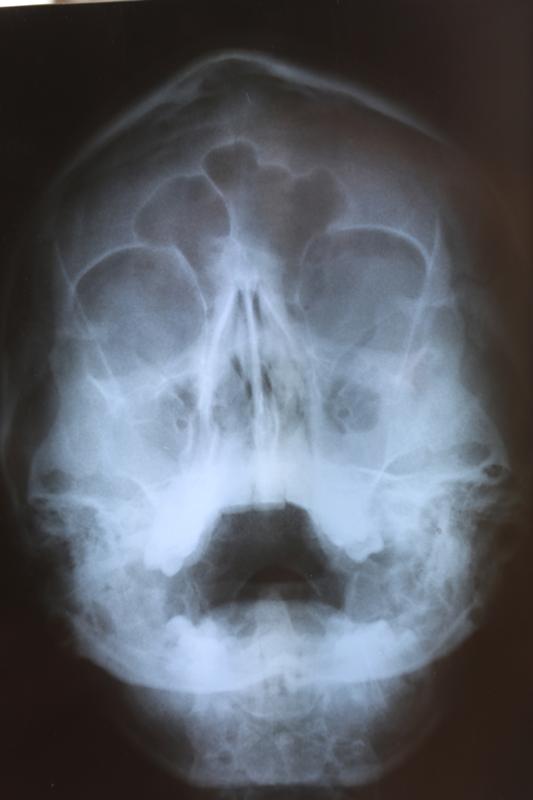 Это состояние является тяжелым, и терапия требуется срочная, часто даже хирургическая. Чаще всего наблюдается двухсторонний гайморит (двусторонний верхнечелюстной синусит), при котором поражаются верхнечелюстные пазухи носа. Однако это не означает, что проблема не может затронуть и иные парные пазухи, такие как лобные или клиновидные. Течение болезни возможно острое (острый двусторонний синусит) или хроническое. В редких случаях возможно двухстороннее воспаление одновременно сразу всех парных придаточных пазух. Такое состояние является крайне серьезным. В медицине его называют пансинусит. Предупредить появление болезни помогает правильный образ жизни, который способствует поддержанию хорошего иммунитета.
Это состояние является тяжелым, и терапия требуется срочная, часто даже хирургическая. Чаще всего наблюдается двухсторонний гайморит (двусторонний верхнечелюстной синусит), при котором поражаются верхнечелюстные пазухи носа. Однако это не означает, что проблема не может затронуть и иные парные пазухи, такие как лобные или клиновидные. Течение болезни возможно острое (острый двусторонний синусит) или хроническое. В редких случаях возможно двухстороннее воспаление одновременно сразу всех парных придаточных пазух. Такое состояние является крайне серьезным. В медицине его называют пансинусит. Предупредить появление болезни помогает правильный образ жизни, который способствует поддержанию хорошего иммунитета.
Причины
Причин для появления патологии три. Они вызывают болезнь обычно при наличии провоцирующих факторов, которые приводят к падению иммунитета и ослаблению естественной защиты организма. У лиц, которые страдают от постоянного снижения иммунитета, вероятность возникновения патологии особенно высокая. Провоцируют развитие болезни такие причины:
Провоцируют развитие болезни такие причины:
-
проникновение инфекции в носовые пазухи – чаще всего вызывается проблема бактериями и несколько реже вирусами. Исключительными случаями будут грибковые синуситы. Проникновение бактерий может происходить из глотки, носовых проходов или инфекция попадает в пазухи с воздухом;
-
аллергическая реакция – также не редко провоцирует появление патологии. Из-за аллергии развивается отек слизистой, который нарушает отток содержимого придаточных пазух. В результате этого в них развивается застой, становящийся причиной дальнейшего формирования синусита, который в большинстве случаев бывает двухсторонним;
-
механическое перекрытие просвета пазухи – различные полипы в полости носа часто бывают двухсторонними, из-за чего и происходит нарушение вентиляции сразу парных пазух. Такая причина патологии встречается не часто, но может иметь место.
В качестве факторов, которые приводят к падению местного иммунитета и позволяют начать развиваться проблеме, врачами выделяются такие виды воздействия на организм:
-
курение в активной и пассивной формах;
-
сильное общее переохлаждение;
-
наличие хронических воспалительных патологий глотки;
-
хронические воспалительные болезни полости носа;
-
разрастание аденоидов;
-
наличие в верхней челюсти кариозных зубов, которые оставлены без лечения;
-
хроническое недосыпание;
-
хроническое переутомление – не только физическое, но и эмоциональное;
-
сильный стресс;
-
однообразное питание, при котором организм недополучает витаминов и минералов.

При наличии предрасполагающих факторов, в значительной степени повышающих вероятность развития синусита, требуется особое внимание к своему здоровью. В такой ситуации любой насморк, который сохраняется более 7 дней, требует обязательного обращения к отоларингологу. Отказываться от профессионального лечения в подобных случаях недопустимо.
Классификация
В медицине двухсторонний синусит классифицируют по форме течения. Всего выделяют три разновидности двухстороннего синусита. Каждая из них развивается из предыдущей, если не проводится лечение. Из-за этого крайне важно при первых же подозрениях на воспаление придаточных носовых пазух обратиться за врачебной помощью. Разделение, в зависимости от тяжести процесса, такое:
-
двухсторонний катаральный синусит – наиболее легкая форма, которая не представляет серьезной опасности. При такой болезни у человека происходит отек слизистой, но полного перекрытия протока пазухи не происходит, и ее содержимое пусть и более медленно выходит наружу.
 Слизь, текущая из носа, прозрачная, тягучей консистенции и без неприятного запаха;
Слизь, текущая из носа, прозрачная, тягучей консистенции и без неприятного запаха;
-
экссудативный синусит – заболевание средней степени тяжести. В придаточных пазухах начинает скапливаться воспалительная жидкость (экссудат). Выделения из носа при этом слизисто-водянистые, очень обильные;
-
гнойный синусит – тяжелая форма, которая развивается при неправильном лечении экссудативной формы заболевания. О том, что имеет место такая патология, можно легко понять по выделению из носа желтоватой или зеленоватой слизи с очень резким неприятным запахом. Консистенция слизи тягучая. Также у больного появляется постоянное чувство течения по задней стенке глотки, которое вызывает потребность откашляться.
Самостоятельно по характеру выделений можно сделать предположение о том, какая форма нарушения имеет место, но правильно поставить диагноз под силу только отоларингологу.
Прогноз
В том случае если человек при первых же симптомах двойного синусита обратился за медицинской помощью, прогноз для него благоприятный. Патология будет полностью устранена еще на начальной стадии и при этом с применением самого щадящего метода. В такой ситуации не возникает осложнений, а риск скорого рецидива минимален.
Патология будет полностью устранена еще на начальной стадии и при этом с применением самого щадящего метода. В такой ситуации не возникает осложнений, а риск скорого рецидива минимален.
При запущенном заболевании, в зависимости от состояния пациента, наличия или отсутствия осложнений, прогноз меняется от неблагоприятного до плохого. В некоторых случаях при тяжелых осложнениях, даже в условиях современной клиники, спасти человека оказывается невозможно. Из-за этого откладывать терапию или проводить ее самостоятельно крайне не рекомендуется.
Диагностика
Предположительный диагноз ставится специалистом уже на первом приеме. Во время него осуществляется сбор анамнеза заболевания и выслушиваются жалобы пациента. Также проводят пальпацию областей носовых пазух и риноскопию. Для дальнейшего подтверждения диагноза показано проведение обследования. Это дает возможность точно определить степень поражения и больные пазухи.
1. Рентген лицевой части головы. Проводится чаще всего, так как позволяет сразу оценить состояние носовых пазух. В то же время у такого метода есть и противопоказания. Использовать его нельзя при беременности и в детском возрасте.
Проводится чаще всего, так как позволяет сразу оценить состояние носовых пазух. В то же время у такого метода есть и противопоказания. Использовать его нельзя при беременности и в детском возрасте.
2. Магнитно-резонансная или компьютерная томография. Позволяет выявить максимально точно пораженные пазухи, а также сразу оценить общее состояние полости носа и обнаружить новообразования, если они имеются.
3. Общий анализ крови. Требуется не всегда, а обычно назначается только при значительном нарушении в состоянии больного.
В том случае если основной причиной для появления патологии послужила аллергическая реакция, то пациента направляют на аллергопробу. Эта кожная процедура позволяет выявить раздражитель.
Острый риносинусит (гайморит): лечение заболевания
Быстрый переходОстрый риносинусит (ОРС, или гайморит) — одно из самых распространенных воспалительных заболеваний полости носа и околоносовых пазух.
Предпочтительнее употреблять термин «риносинусит», а не «синусит», поскольку воспаление, изолированное в пазухах, встречается крайне редко.
В зависимости от длительности риносинусит разделяют на типы:
- острый — симптомы заболевания длятся менее 4 недель;
- подострый — от 4 до 12 недель;
- хронический — симптомы сохраняются более 12 недель.
Рецидивирующий ОРС — это четыре и более повторяющихся эпизодов воспалительного процесса в течение года, с полным выздоровлением между ними.
По этиологии различают острый вирусный риносинусит (ОВРС) — наиболее распространенную форму заболевания, неосложненный острый бактериальный риносинусит (ОБРС) и осложненный ОБРС (воспалительный процесс распространяется на окружающие структуры).
Подавляющее большинство случаев ОРС вирусного происхождения — чаще это риновирус, вирус гриппа и парагриппа. Острая бактериальная инфекция встречается только в 0,5-2,0% случаев.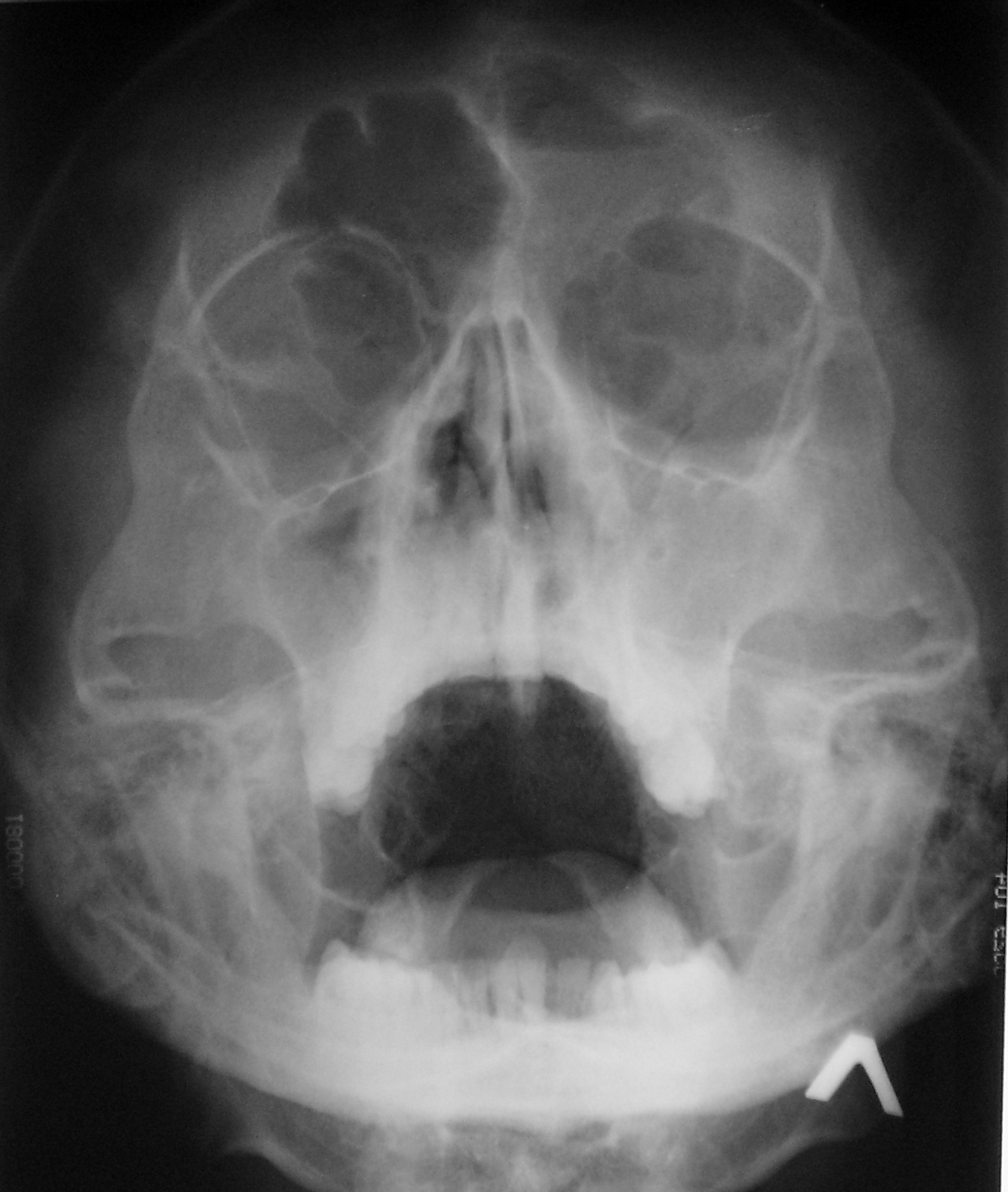 ОБРС, как правило, возникает как осложнение вирусной инфекции, но может быть и следствием стойкого затруднения носового дыхания, снижения местной или системной иммунной функции (аллергический, неаллергический ринит, зубная инфекция, муковисцидоз, иммунодефицит). Наиболее распространенными бактериями, связанными с ОБРС, являются Streptococcus pneumoniae, Haemophilus influenzae и Moraxella catarrhalis, причем первые две составляют примерно 75% случаев синусита.
ОБРС, как правило, возникает как осложнение вирусной инфекции, но может быть и следствием стойкого затруднения носового дыхания, снижения местной или системной иммунной функции (аллергический, неаллергический ринит, зубная инфекция, муковисцидоз, иммунодефицит). Наиболее распространенными бактериями, связанными с ОБРС, являются Streptococcus pneumoniae, Haemophilus influenzae и Moraxella catarrhalis, причем первые две составляют примерно 75% случаев синусита.
Диагностика острого риносинусита
Симптомы ОРС включают затруднение носового дыхания, заложенность носа, гнойные выделения из носа, дискомфорт или боль в области верхнечелюстных пазух (щек) и зубов, которые в ряде случаев усиливаются при наклоне вперед. Общая симптоматика: лихорадка, усталость, кашель, гипосмия или аносмия (нарушение обоняния), заложенность ушей, головная боль.
Симптомы ОВРС и ОБРС очень схожи, что порой затрудняет диагностику и приводит к неправильному лечению.
Основные симптомы ОВРС проходят в течение 7-10 дней. В большинстве случаев пик тяжести заболевания приходится на 3-6 день, после чего самочувствие улучшается. Лихорадка может присутствовать на ранних стадиях заболевания и исчезает в течение первых 24-48 часов, причем респираторные симптомы после этого становятся более выраженными. При ОБРС у пациентов наблюдаются те же симптомы, но их длительность составляет более 10 дней. Болезнь протекает по сценарию «двойного ухудшения» — нарастание симптомов происходит после начального периода улучшения.
При осмотре (передней риноскопии) в полости носа визуализируется диффузный отек слизистой оболочки, сужение средних носовых ходов, гипертрофия и отечность нижних носовых раковин, слизистое или слизисто-гнойное отделяемое в полости носа.
Осложнения ОБРС, когда инфекция распространяется за пределы околоносовых пазух и полости носа в центральную нервную систему, орбиту или окружающие ткани, возникают крайне редко.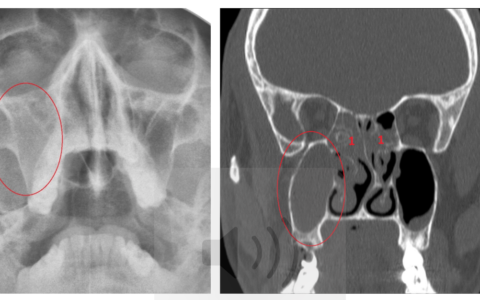
На рентгенографии или компьютерной томографии носа и околоносовых пазух могут быть выявлены такие изменения, как уровни жидкости, отек слизистой оболочки, пузырьки воздуха в пазухах. Все эти признаки являются неспецифичными и нередко наблюдаются при банальной ОРВИ. Именно поэтому при неосложненном ОРС рентгенологическое исследование не показано.
Микробиологические исследования (мазки из полости носа) также не показаны в стандартной ситуации. Необходимость в них возникает либо в случаях неэффективности эмпирической терапии, либо у пациентов с подозрением на осложненное течение болезни.
Дифференциальная диагностика
ОРС следует дифференцировать со следующими процессами:
- Грибковый риносинусит (острая инвазивная форма) — симптомы аналогичны ОРС, но заболевание прогрессирует более стремительно, во многих случаях инфекция распространяется за пределы пазух.
- Острая респираторная вирусная инфекция — симптомы простуды и ОРС часто схожи.
 Тем не менее, у пациентов с простудой, как правило, нет лицевой боли, а симптоматика чаще включает приступы чихания, слизистые выделения из носа, кашель из-за стекания слизи из носоглотки.
Тем не менее, у пациентов с простудой, как правило, нет лицевой боли, а симптоматика чаще включает приступы чихания, слизистые выделения из носа, кашель из-за стекания слизи из носоглотки. - Аллергический и вазомоторный ринит. В отличие от ОРС преобладают симптомы чихания, ринореи (обильные слизистые водянистые выделения), заложенности носа и зуда в носу. Лицевой боли не отмечается.
- Лицевая боль. Может быть проявлением невралгии, патологии височно-нижнечелюстного сустава. Симптомы со стороны носа при этом отсутствуют.
- Головная боль. Боль в области лобной пазухи может быть вызвана различными причинами, включая мигрень, головную боль напряжения и кластерные головные боли.
Лечение острого риносинусита
Пациентам с ОВРС показана симптоматическая терапия.
- Анальгетики и жаропонижающие средства — ибупрофен или парацетамол могут быть использованы для облегчения боли и снижения температуры по мере необходимости.

- Ирригационная терапия солевым раствором — промывание полости носа физиологическим или гипертоническим солевым раствором может снизить потребность в обезболивающих препаратах и улучшить общее состояние. Важно, чтобы растворы для промывания носа были стерильными, так как есть данные об амебном энцефалите из-за использования воды из-под крана для промывания носа.
- Интраназальные глюкокортикоиды (инГКС) — исследования показали небольшие симптоматические преимущества и минимальные побочные эффекты при кратковременном применении инГКС у пациентов как с вирусным, так и с бактериальным ОРС. ИнГКС более эффективны у пациентов с сопутствующим аллергическим ринитом. Мета-анализ трех исследований с участием пациентов с ОРС показал, что применение интраназальных стероидов увеличивало скорость стихания симптомов по сравнению с плацебо. Однако, имеются также данные, что только у 1 из 15 пациентов на фоне лечения инГКС будет значимое уменьшение клинических симптомов.
- Ипратропия бромид — антихолинергический спрей, который может помочь уменьшить ринорею у пациентов с сопутствующими симптомами простуды.

- Оральные противоотечные средства могут быть полезны при дисфункции евстахиевой трубы.
- Интраназальные сосудосуживающие средства часто используются пациентами в качестве симптоматической терапии. Спреи, содержащие оксиметазолин или ксилометазолин, могут давать временное облегчение заложенности носа, но нет данных об их значимой эффективности при ОРС.
В случаях легкого неосложненного ОБРС показаний к назначению системных антибиотиков нет, лечение проводится симптоматически, как и в случаях вирусной инфекции.
При ОБРС рекомендована выжидательная тактика в течение 7 дней. Систематические обзоры и метаанализ показали, что около 80% пациентов с клинически диагностированным ОБРС выздоравливают без антибиотикотерапии в течение двух недель.
Если самочувствие в течение 7 дней не улучшается или ухудшается к симптоматическому лечению, следует добавить системную антибактериальную терапию.
Препаратами выбора при ОБРС являются амоксициллин или амоксициллин-клавуланат. Применение антибиотика с клавулановой кислотой в составе расширяет спектр действия препарата в том числе на устойчивые бактерии к ампициллину Haemophilus influenzae или Moraxella catarrhalis. Это необходимо не в каждом случае. Есть доказательства, что использование амоксициллин-клавуланата более предпочтительно у детей, чем у взрослых. Следует также понимать, что показатели резистентности варьируются в зависимости от региона, что тоже необходимо учитывать при подборе терапии.
Предпочтение амоксициллину-клавуланату следует отдавать в следующих случаях.
- Пациент проживает в регионе с высокими показателями невосприимчивых к пенициллину штаммов S. Pneumoniae (более 10%).
- Возраст ≥ 65 лет.
- Госпитализация в последние пять дней.
- Использование антибиотиков в предыдущем месяце.
- Иммунокомпрометированные пациенты.
- Пациенты с сопутствующими заболеваниями, такими как диабет, хроническое заболевание сердца, печени или почек.
- Тяжелое или осложненное течение заболевания.
При аллергии на антибиотики пенициллинового ряда рассматриваются варианты назначения доксициклина, антибиотиков цефалоспоринового ряда, клиндамицина. Еще одной альтернативой для пациентов с аллергией на пенициллины являются респираторные фторхинолоны. Однако данные препараты должны использоваться только в тех случаях, когда нет альтернативы — из-за серьезных побочных эффектов.
Продолжительность курса антибактериальной терапии у взрослых обычно составляет 5-7 дней, у детей — 10-14 дней. Есть исследования, свидетельствующие о том, что короткие курсы антибактериальной терапии не уступают по эффективности длительным.
При отсутствии эффекта от первого курса антибиотиков следующий назначаемый препарат должен иметь более широкий спектр активности и/или относиться к другому классу лекарств.
Как происходит лечение острого риносинусита в клинике Рассвет?
- Мы тщательно собираем анамнез, проводим осмотр.
- Мы не назначаем антибиотики при отсутствии четких данных, указывающих на развитие бактериальной инфекции.
- Мы не назначаем рентген, бактериологические исследования или анализы крови в стандартной ситуации. В этом нет необходимости.
- Мы придерживаемся принципов доказательной медицины, а это значит, что при наличии показаний к антибактериальной терапии всегда отдаем предпочтение системным антибиотикам, как правило пероральным. Введение препарата внутримышечно не имеет никаких доказанных преимуществ перед таблетированными формами.
- Ни один местный антибиотик не показал своей эффективности при ОРС, поэтому мы не проводим «кукушки» или многократные пункции пазух с промыванием их «сложными растворами».
- В клинике Рассвет вам не надо приходить к врачу на контроль каждые 2-3 дня в случаях стандартного течения заболевания.
Факторы риска острого риносинусита и профилактика
Своевременная, правильная диагностика заболеваний и адекватное лечение помогают снизить риск неоправданного применения антибиотиков и возможных проявлений антибиотикорезистентности.
Факторы риска ОРС включают в себя пожилой возраст (старше 65 лет), курение, частые перелеты, глубоководные погружения, плавание, бронхиальную астму, аллергические заболевания, включая аллергический ринит, заболевания зубов и иммунодефицитные состояния.
Автор:
Чекалдина Елена Владимировна
оториноларинголог, к.м.н.
Острый и хронический синусит
Острый синусит
Острый и хронический синусит (гайморит, фронтит, этмоидит, сфеноидит).
Синусит – заболевание околоносовых пазух (ОНП) воспалительного или аллергического характера.
Наиболее часто воспаление возникает в верхнечелюстной пазухе (гайморит), также встречается воспаление клеток решетчатого лабиринта (этмоидит), лобной (фронтит) и клиновидной (сфеноидит) пазух. Однако чаще процесс распространяется не на одну, а на несколько пазух – возникает полисинуит, если вовлечены все околоносовые пазухи – пансинуит.
Острый синусит – причинами чаще всего бывают острые респираторные заболевания, вирусные инфекции (например грипп), переохлаждение, простуда, общие бактериальные инфекции, травмы.
Течение заболевания может усугубить искривление перегородки носа, гипертрофия нижних или средних носовых раковин, нарушение иммунитета, аллергический процесс, увеличение носоглоточной миндалины (аденоидные вегетации у детей).
Симптомы острого синусита:
- Насморк на протяжении более 7-10 дней, без признаков улучшения состояния.
- Заложенность носа, слизистое или гнойное отделяемое из носа.
- Стекание слизи по задней стенке глотки, обильное выделение гнойной мокроты по утрам.
- Головная боль, тяжесть и боль в области воспаленной пазухи. Иногда боль в области зубов, глаза, скулы, щеки.
- Повышенная чувствительность кожи лица в проекции пораженной пазухи.
- Повышение температуры тела (до 380С и выше). Как правило, этот симптом наблюдается в остром случае. При хроническом процессе температура тела повышается редко или держится на субфебрильных отметках (37-37,50С).
- Слабость, быстрая утомляемость, раздражительность. Светобоязнь, слезоточивость, ухудшение аппетита, нарушение сна.
- Ослабленное обоняние или его отсутствие.
- Отечность щеки и век.
Хронический синусит
Причины:
- Искривление перегородки носа.
- Хронический ринит.
- Аномалии соустья (отверстия) между пазухой и полостью носа.
- Аллергические реакции.
- Снижение иммунитета.
- Наличие очагов хронической инфекции (хронический тонзиллит, патология зубов).
- Загрязненная окружающая среда.
- Грибковая инфекция и др.
Фактором, провоцирующим обострение синусита, может послужить вирусная инфекция, переохлаждение. При одонтогенном процессе пусковым фактором могут быть стоматологические манипуляции.
При риногенном процессе происходит отёк слизистой оболочки полости носа и пазух, нарушение естественного очищения (дренирования) околоносовых пазух и застой секрета (слизи). Застой секрета, нарушение вентиляции являются пусковым моментом к активизации воспалительного процесса.
Симптомы хронического синусита:
Симптоматика при хроническом синусите зависит от формы заболевания. Вне обострения симптомы могут быть очень скудными или отсутствовать.
Чаще всего беспокоит:
- Заложенность носа, затруднение носового дыхания.
- Скудное слизистое или гнойное отделяемое из носа, может быть в виде насыхающих корок, постоянное подтекание из носа провоцирует возникновение трещин и ссадин у входа в нос.
- Стекание слизи и по задней стенке глотки.
- Сухость в глотке.
- Головная боль.
- Неприятный запах изо рта.
При обострении заболевания могут появляться симптомы, характерные для острого синусита.
Синусит — диагностика и лечение
18.01.2019
Синусит
Синусит – это воспалительный процесс, развивающийся в околоносовых пазухах, причиной которого является инфекция. Синусовые пазухи располагаются в костях черепа и сообщаются с носовыми полостями, образуя единую систему. При воспалении, в этих воздуховодных полостях скапливается слизь, они становятся изолированными, что препятствует нормальному оттоку секрета. Это приводит к бурному развитию бактериальной инфекции, что провоцирует различные осложнения. Синуситы могут крайне опасными из-за высокой вероятности развития менингита.
Причины появления синусита, классификация
Чаще всего, синусит является осложнением насморка. Но могут быть и другие причины, вызывающие воспаление пазух:
- Травмы, приводящие к искривлению перегородки носа
- Полипы и опухоли
- Травмы лица и верхней челюсти
- Заболевания верхней челюсти, кариес зубов, граничащих с гайморовыми пазухами
- Отек слизистой, связанный с аллергическими реакциями, а также постоянного использования сосудосуживающих препаратов
Синусит бывает:
- Острый – воспаление, имеющее выраженную симптоматику, возникшее, как осложнение после перенесенного гриппа, ОРВИ.
- Хронический – воспалительный процесс с менее выраженной симптоматикой, который имеет цикличное течение с обострением и ремиссией. Часто проявляется после очередной простуды.
- Полипозный синусит – образование полипов в протоках, которое соединяют пазухи с носовой полостью. При этом накопившийся секрет не эвакуируется и развивается воспаление. Этот вид синусита является осложнением хронического риносинусита.
По этиологии:
- Травматические – после полученной травмы лица или носа
- Аллергические – при постоянном воспалении синусов в результате попадания аллергена
- Вирусные – при возникновении вирусной инфекции
- Грибковые – в результате развития грибкового заболевания
- Бактериальные – формируется при развитии бактериальной инфекции, чаще всего при затрудненной эвакуации секрета из пазух
- Смешанные – при одновременном попадании разных микроорганизмов
По локализации:
- Фронтит – воспаление лобных пазух
- Сфеноидит – воспалительный процесс, протекающий в клиновидных пазухах
- Этмоидит – поражение решетчатых пазух
- Гайморит – воспаление гайморовых (верхнечелюстных) пазух
По характеру воспалительного процесса:
- Катаральный – сопровождается отеком, выделением серозной слизи. При этой форме происходит воспаление слизистой параназальных пазух
- Гнойный – поражение глубоких слоев тканей пазух. Отделяемое будет гнойное, с характерной вязкостью и запахом
- Смешанный – когда присутствуют симптомы катарального и гнойного синусита
Синусит также бывает:
- Односторонний – воспаление пазух с правой или левой стороны
- Двухсторонний – когда воспалительный процесс распространяется на парные пазухи
- Моносинусит – когда поражена всего одна пазуха
- Полисинусит – поражение нескольких пазух
- Пансинусит- когда в патологический процесс вовлечены все пазухи
Симптомы синусита
- Боль и чувство распирания в области глаз, лба, а также щек и в носу
- Общее нарушение самочувствия
- Головная и зубная боль, головокружение и слабость
- Повышенная температура, обильные выделения из носа
- Кашель, гиперемия слизистой зева, боль в горле
При полипозном синусите появляется:
- Появление гнойных выделений, симптомы интоксикации из-за развития инфекции в пазухах
- Интенсивная головная боль, которая увеличивается по мере скопления слизи
- Головокружение, апатия и отсутствие аппетита
- Ощущение инородного тела в носу, что приводит к раздражительности и сильному дискомфорту
- Нарушение обоняния, вплоть до полного отсутствия, из-за чего изменяется и вкус
- Изменение голоса
- Нарушение деятельности сердца и сосудов, одышка, проявления гипоксии
- Постоянная усталость
Одонтогенный синусит – воспаление гайморовой пазухи, причиной которого является попадание инфекции из полости рта. Этот вид синуситов имеет следующие симптомы:
- Ощущение распирания десны, что особенно сильно проявляется при жевании
- Боль, слабость, головокружение
- Появляются выделения на стороне воспаления
- Неприятный запах изо рта
- Отечность щеки, особенно утром
- Неприятные болевые ощущения, которые иррадиируют в переносицу, верхние зубы, а также в височную область и глаза
Диагностика и лечение
Основным методом диагностики является рентген пазух. Обязательно проводятся общие лабораторные анализы, может быть назначена компьютерная томография, а также МРТ, ортопантомограмма – панорамный снимок зубов, бакпосев содержимого пазух из биоматериала, полученного при диагностическом проколе.
Для устранения назначаются антибактериальные препараты, промывание специальными растворами. Чтобы уменьшить проявления аллергии, назначаются антигистаминные. Чтобы улучшить отток секрета из пазух, применяют сосудосуживающие средства. Чтобы избавиться от воспаления, назначаются гормональные назальные препараты.
Оперативные методы назначаются, когда консервативное лечение не эффективно и болезнь уже запущена. Чтобы достичь максимального эффекта, оперативный и консервативные методы комбинируют.
Специалисты «Моей клиники» имеют большой опыт в лечении синуситов, проводят тщательную диагностику, подбирают эффективное лечение. Запишитесь к нам на прием и получите консультацию в удобное для вас время.
Архив:
31.03.2021
Цистит
Цистит – воспалительное заболевание мочевого пузыря. Встречается преимущественно у женщин, что связано с анатомическими особенностями – короткая и широкая…
Пансинусит — симптомы и лечение
Рассказывает Ираклий Якобашвили, оториноларинголог, к.м.н.
Острый синусит — это инфекционное заболевание, которое характеризуется воспалением слизистой оболочки внутри придаточных пазух носа, и длится до 4 недель. Является чрезвычайно распространенным заболеванием у детей и взрослых. Оно может возникать в результате вирусной или бактериальной инфекции. В случае вируса специальное лечение не требуется, бактериальная же инфекция протекает более тяжело и требует медикаментозной терапии. Препараты назначаются строго врачом.
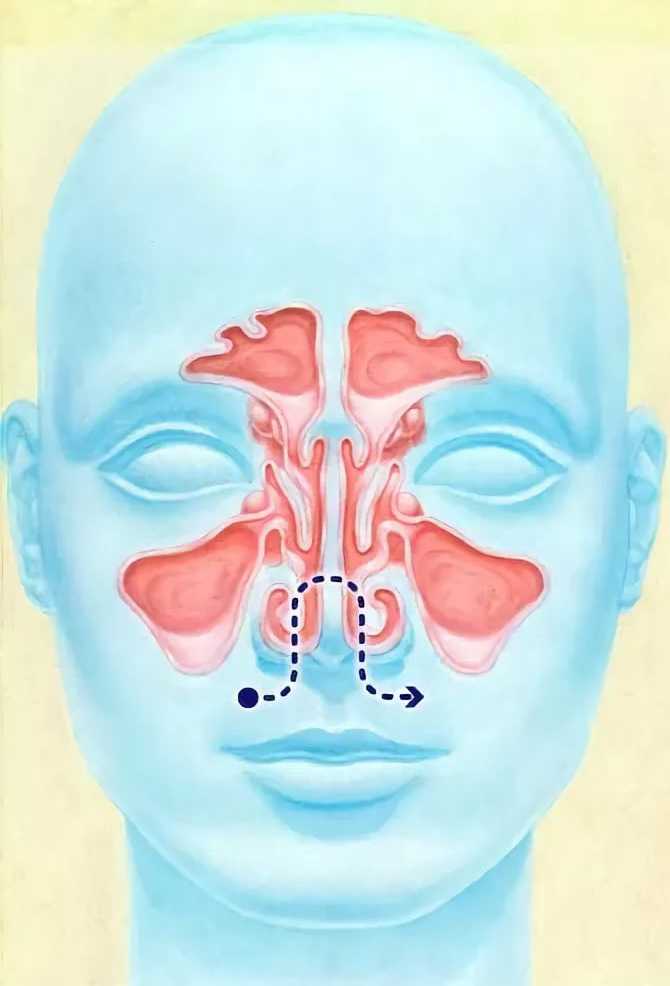
Носовые пазухи – это полости, расположенные в черепе, заполненные воздухом и покрытые внутри слизистой оболочкой. Их функция заключается в согревании, очищении и увлажнении воздуха, поступающего при вдохе, а также в защите от повреждений головного мозга и глазных яблок. В дополнении к этому, они защищают нас от вирусов и бактерий и придают нашему голосу индивидуальность.
Однако в некоторых случаях они сами становятся очагами инфекции. Это происходит, когда закрываются выводные протоки носовых синусов, которые соединяют их с носовой полостью (например, из-за полипов при полипозном синусите).
Пансинусит — одна из форм острого гнойного синусита. При пансинусите воспаляются сразу все придаточные пазухи черепа, что сопровождается накоплением в них большого количества гноя и слизи. Это парные (левые и правые) верхнечелюстные, клиновидные, решетчатые и лобные пазухи (Рис 1.).
Рис. 1. Анатомия придаточных пазух носа
Такой вариант воспалительного процесса наиболее тяжелый, несет больше рисков осложнений (в том числе воспаления мозговых оболочек — менингита), особенно у пациентов со сниженным иммунитетом, и чаще склонен переходить в хронический процесс. Одна из важных особенностей заболевания – это то, что оно может быстро (в течение 1-2 дней) развиться после обычной острой вирусной инфекции (ОРВИ).
Симптомы пансинусита
Симптомами острого пансинусита могут быть:
- головная боль, чувство тяжести в голове,
- боль в области лица, особенно при наклонах головы,
- заложенность носа,
- большое количество густых желто-зеленых выделений из полости носа,
- стекание отделяемого по задней стенке глотки (постназальный затек),
- снижение обоняния,
- боль в области зубов верхней челюсти,
- слабость,
- заложенность в ушах.
Однако ни один из этих симптомов не является исключительным для острого пансинусита, диагноз может быть установлен только врачом после обследования.
Диагностика пансинусита
Одним из основных критериев для установления диагноза пансинусит является сохранение вышеизложенных жалоб более 10 дней. Другой важный фактор — повторное ухудшение состояния пациента после первоначально наметившегося улучшения.
Методами выбора при диагностике острого пансинусита являются:
- компьютерная томография (КТ) придаточных околоносовых пазух,
- эндоскопическое исследование полости носа.
Дополнительные методы диагностики:
- общий анализ крови,
- С-реактивный белок,
- назальная цитология,
- посев экссудата из среднего носового хода или просвета пазухи.
Лечение острого пансинусита
До недавних пор лечение острого пансинусита проводилось в условиях стационара, поскольку часто случались осложнения. В настоящее время удается их эффективно предотвращать благодаря наличию современных алгоритмов диагностики и лечения, поэтому пациентов с пансинуситом можно лечить амбулаторно, но с обязательным контролем состояния. При обнаружении первых признаков осложнений немедленно обращайтесь к врачу, потому что может возникнуть необходимость хирургического вмешательства.
Признаки осложнений:
- интенсивная головная боль, не проходящая после приема обычных анальгетиков (Ибупрофен),
- неожиданное возникновение тошноты и рвоты,
- светобоязнь,
- угнетение сознания,
- отек в области глаза и орбиты,
- ограничение подвижности глазных яблок,
- нарушение зрения,
- высокая температура, не снижающаяся после приема нестероидных противовоспалительных препаратов.
Осложнения пансинусита
Одно из самых грозных осложнений – менингит. Это воспаление мозговых оболочек, которое потенциально может угрожать жизни пациента, вызывает угнетение центральной неровной системы и требует лечения в отделении интенсивной терапии или реанимации. Но первичным является хирургическое лечения очага в носовом синусе.
Орбитальные осложнения (абсцесс орбиты, флегмона орбиты) – воспалительные заболевания глаза, которые могут вызвать частичную или полную потерю зрения. Подобное осложнение требует срочного хирургического вмешательства на пазухах носа для ликвидации основного очага воспаления.
Сепсис – системная воспалительная реакция организма, которая может сопровождаться нарушением в работе многих органов и систем. Состояние у таких пациентов расценивается как тяжелое и требует лечения в отдалении интенсивной терапии.
Отдельно следует сказать о важности контроля состояния придаточных пазух носа уже после перенесенного острого периода пансинусита, когда большинство симптомов проходит. При воспалении во всех придаточных пазухах носа есть очень высокая вероятность развития в одной из них хронического процесса, который может себя никак не проявлять.
Только согласованная и совместная работа врача и пациента, открытое обсуждение прогнозов и нюансов индивидуального клинического случая и грамотная терапия могут гарантировать полное излечение от этого патологического состояния.
Список литературы:
Cummings Otolaryngology, 7th Edition by Paul W. Flint, MD, Bruce H. Haughey, MD, FACS, Valerie J. Lund, CBE, MS, FRCS, FRCSEd, K. Thomas Robbins, MD, FACS, J. Regan Thomas, MD, FACS, Marci M. Lesperance, MD and Howard W. Francis
Meltzer EO, Hamilos DL, Hadley JA, et al. Rhinosinusitis: Establishing definitions for clinical research and patient care. Otolaryngol Head Neck Surg 2004; 131:S1.
Rosenfeld RM, Piccirillo JF, Chandrasekhar SS, et al. Clinical practice guideline (update): adult sinusitis. Otolaryngol Head Neck Surg 2015; 152:S1.
Blackwell DL, Lucas JW, Clarke TC. Summary health statistics for U.S. adults: national health interview survey, 2012. Vital Health Stat 10 2014; :1.
Wilson JF. In the clinic. Acute sinusitis. Ann Intern Med 2010; 153:ITC31.
Синусит симптомы и лечение у взрослых. Синусит лечение у взрослых. Признаки синусита.
Синусит – это общее название воспаления слизистых оболочек одной или всех околоносовых пазух. Все пазухи сообщаются с полостью носа через соустья. Внутри пазухи выстланы слизистой оболочкой, которая является продолжением слизистой оболочки полости носа, поэтому пазухи могут легко воспаляться при насморке. Без адекватного лечения в патологический процесс при синусите может вовлекаться глазница и внутричерепные структуры, что может приводить к развитию остеомиелита и менингита.
- Виды синусита
— Односторонний и двусторонний.
— Пансинусит — поражение всех пазух носа с одной или обеих сторон.
— Острый синусит. При остром воспалении околоносовых пазух из-за отека слизистой оболочки закрывается выводное отверстие, и инфекция скапливается в пазухе, не имея свободного выхода. Это приводит к развитию воспаления в придаточных пазухах носа. Такое воспаление может продолжаться до 4 недель. Самые частые причины — острые респираторные инфекции (ОРВИ). Они, в свою очередь, могут быть вызваны вирусами гриппа, риновирусами, аденовирусами, бактериями (пневмококками, гемофильной палочкой, моракселлой). Острый синусит проявляется заложенностью носа, отделяемым из носа, ощущением давления в области лица, головной болью, повышением температуры тела, кашлем.
— Рецидивирующий синусит – это когда в течение одного года острый синусит повторяется четыре и более раз, с отсутствием симптомов между этими эпизодами.
— Хронический синусит – это воспаление одной или нескольких околоносовых пазух и носовых ходов, длящееся 12 недель или дольше. Во всем мире чаще используется термин хронический риносинусит (ХРС). Термин объединяет целую группу заболеваний, различающихся по причинам и механизмам развития воспалительного процесса. ХРС встречается как у детей, так и у взрослых, чаще диагностируется у пациентов молодого или среднего возраста.
Хронический риносинусит может начаться внезапно, проявляясь как неспецифическая инфекция верхних дыхательных путей или как острый синусит, который не проходит или развиваться медленно и незаметно в течение нескольких месяцев или лет. К развитию хронического синусита приводят сложные механизмы – это не просто инфекционный процесс или анатомическая особенность строения носа и околоносовых пазух. Поэтому не существует быстрого и простого решения и 100% эффективного лечения. Для каждого пациента подбирается оптимальный вариант хирургических и терапевтических методов.
Предрасполагающими факторами могут быть анатомические особенности (искривление перегородки носа, concha bullosa), аллергический ринит, астма, непереносимость аспирина, курение, врожденный или приобретенный иммунодефицит, системные заболевания, дентальная инфекция (одонтогенный синусит). В современных международных классификациях выделяют 3 основных подтипа ХРС:
— ХРС без полипов – самая распространенная форма, встречается в 60-65% случаев. У пациентов есть постоянные симптомы (заложенность носа, отделяемое из носа), которые могут сопровождаться обострениями в виде усиления заложенности, появления боли в области лица, головной боли, слабости и утомляемости.
— ХРС с полипами характеризуется наличием полипов в полости носа и околоносовых пазухах. Полипы — это полупрозрачные, от желтовато-серого до белого оттенка, блестящие массы, которые можно увидеть при осмотре носа с помощью эндоскопа.
— Аллергический грибковый риносинусит. Считается, что эта форма синусита является результатом хронического, интенсивного аллергического воспаления, направленного против грибов, живущих на слизистой оболочке. Симптомы развиваются медленно в течение нескольких лет, неспецифичны и так же могут сопровождаться образованием полипов в полости носа.
Для диагностики острого синусита достаточно проведения эндоскопического исследования полости носа. Так как симптомы синусита неспецифичны, для правильного установления диагноза требуется эндоскопическим путем оценить анатомические особенности полости носа, наличие воспаления слизистой оболочки носа, определить наличие в носовых ходах гнойного отделяемого, полипов, опухолей. В случае осложненного течения и хронического синусита так же необходимо проведение мультиспиральной компьютерной томографии. Диагностику сложных случаев осуществляет коллегия экспертов, в которую входят оториноларинголог, стоматолог, челюстно-лицевой хирург, аллерголог, иммунолог и ревматолог. Такой мультидисциплинарный подход позволяет принимать ответственные и научно обоснованные решения в процессе обследования и лечения.
Синусит лечится по-разному в зависимости от причины. Большинство случаев острого синусита, около 98%, вызваны вирусом, а не бактериями, и обычно не требуют лечения антибиотиками. Острый вирусный риносинусит можно лечить с помощью нестероидных противовоспалительных препаратов, интраназальных кортикостероидных спреев и промывания носа солевыми растворами. Этих методов бывает достаточно для лечения острого бактериального синусита. Хронический синусит лечится иначе, чем острый, поскольку хронический синусит вызван воспалением, а не инфекцией. Промывание полости носа солевыми растворами и интраназальные кортикостероидные спреи являются основными методами лечения симптомов хронического синусита. Антибиотики могут быть необходимы в очень редких случаях.
- Хирургическое лечение
При остром бактериальном риносинусите хирургическое лечение требуется только в случае развития жизнеугрожающих осложнений. Иногда инфекция из пазухи может распространиться на орбиту или мозг – это неотложная ситуация, которая требует экстренного хирургического вмешательства.
Для хронического синусита операция является необходимой, когда нет возможности контролировать симптомы с помощью лекарств. Наиболее распространенный тип операции на пазухах — эндоскопическая операция FESS (Functional endoscopic sinus surgery). Это современный и наиболее щадящий для носа и околоносовых пазух метод хирургического лечения. Операция проводится внутри полости носа, без наружных разрезов, под контролем эндоскопа с помощью микроинструментов. Это дает возможность нетравматично и максимально щадяще вскрывать все пораженные околоносовые пазухи, удалять из них измененную слизистую оболочку, полипы, новообразования, инородные тела (например, пломбировочный материал), купировать воспалительные процессы и восстанавливать условия для нормальной работы пазухи, а значит и улучшать качество жизни пациента. Операция проводиться под общим обезболиванием. В некоторых случаях требуется так же одномоментное проведение септопластики (операции по коррекции носовой перегородки) или участия хирургов-стоматологов (например, для закрытия ортоантрального сообщения).
Уже на следующий день после операции пациентов выписывают из стационара, и через несколько дней они возвращаются к привычному образу жизни. Полное восстановление слизистой оболочки полости носа и пазух занимает 4-6 недель. В течение этого времени требуется несколько визитов к врачу и выполнение рекомендаций.
Что такое синуситы? Лечение синуситов
Среда, 27 Сентября 2017
Ежегодно с наступлением осени врачи отмечают сезонную вспышку не только острых респираторных заболеваний, но и лор-заболеваний. Связано это с ослаблением иммунитета в данный период года, вследствие чего инфекция легко проникает в придаточные пазухи носа и там вызывает воспаление. Такой процесс называется синуситом.
Синусит – воспалительный процесс в одной или нескольких придаточных пазухах носа. Синуситы диагностируются у 0,02% взрослого населения; у детей инфекции верхних дыхательных путей осложняются развитием синусита в 0,5% случаев. В отоларингологии к синуситам относятся воспаления: верхнечелюстной пазухи – гайморит, лобных пазух – фронтит, клиновидной пазухи – сфеноидит, лабиринта решётчатой кости – этмоидит. По течению выделяют острый и хронический синуситы. Отмечается повышенная температура, головная боль, заложенность и гнойные выделения из носа, отёк лица в зоне воспалённой пазухи. При отсутствии лечения развиваются серьёзные осложнения: воспаление зрительного нерва и оболочек глаза, остеомиелит, абсцесс мозга, менингит.
Причины развития синуситов
Носовая полость сообщается с семью придаточными (параназальными) пазухами: двумя лобными, двумя верхнечелюстными, двумя решетчатыми и одной клиновидной. Пазухи соединены с носовой полостью узкими ходами. Через эти ходы (естественные соустья) осуществляется постоянное дренирование (очищение) пазух. Если пазухи по какой-то причине перестают очищаться, в них застаивается секрет и создаются благоприятные условия для развития синусита.
Соустья носовых пазух могут блокироваться (закрываться или сужаться) при различных деформациях внутриносовых структур (хронические риниты, искривление носовой перегородки, аномалии строения решетчатого лабиринта и носовых раковин, полипы, инородные тела).
Вирусная инфекция является ещё одним фактором риска возникновения синуситов. В результате воспаления слизистая оболочка придаточных пазух и носовой полости отекает. Слизистые железы начинают вырабатывать большое количество секрета. Соустья пазух ещё больше сужаются из-за отёка слизистой и забиваются густым патологическим секретом.
Нарушение вентиляции, застой отделяемого и дефицит кислорода в тканях пазух становятся толчком для интенсивного развития условно-патогенной флоры. К вирусной инфекции присоединяется бактериальная.
Степень выраженности проявлений синусита зависит от вирулентности вызывавших воспаление микробов. Широкое применение антибиотиков приводит к тому, что бактериальная флора, ставшая причиной развития синусита, нередко отличается повышенной резистентностью (устойчивостью) к большинству антибиотиков.
В последние годы синуситы все чаще вызываются грибками. Причина этой тенденции также кроется в неоправданном использовании антибиотикотерапиии, которая отрицательно влияет на состояние иммунной системы, нарушает нормальный состав микрофлоры и создаёт благоприятные условия для развития микозной (грибковой) инфекции.
Синуситы на начальной стадии не обязательно провоцируются микробами. Отёк слизистой оболочки, приводящий к закрытию соустий околоносовых пазух, может быть вызван вдыханием холодного воздуха и ряда химических веществ. Однако, самой частой причиной развития синуситов являются иммунодефицитные состояния и аллергические реакции. Аллергия вызывает вазомоторный ринит, одним из проявлений которого является отёк слизистой носовой полости. Процесс неоднократно повторяется. В результате хронические синуситы развиваются примерно у 80% больных вазомоторным ринитом.
Классификация синуситов
В зависимости от локализации процесса выделяют следующие виды синуситов:
-
гайморит — воспалительный процесс поражает гайморову (верхнечелюстную) пазуху,
-
этмоидит — воспаление развивается в решетчатом лабиринте,
-
фронтит — патологический процесс охватывает лобную пазуху,
-
сфеноидит — воспаление возникает в клиновидной пазухе.
Первое место по распространённости занимает гайморит, второе – этмоидит, третье – фронтит и четвёртое – сфеноидит. Возможно одно- или двухстороннее поражение. В процесс может вовлекаться одна или несколько пазух. Если воспаление охватывает все придаточные пазухи, заболевание называют пансинуситом.
Все синуситы могут протекать остро, подостро или хронически. Острый синусит, как правило, провоцируется насморком, гриппом, скарлатиной, корью и другими инфекционными заболеваниями. Заболевание продолжается 2-4 недели. Подострый синусит чаще всего является следствием неправильного или недостаточного лечения острого синусита. Симптомы заболевания при подостром течении синусита сохраняются от 4 до 12 недель. Хронический синусит становится исходом повторных острых синуситов инфекционной этиологии или развивается, как осложнение аллергического ринита. Критерием хронизации процесса является наличие симптомов синусита в течение 12 и более недель.
В зависимости от характера воспаления выделяют три формы синусита:
-
Отечно-катаральная: поражаются только слизистая оболочка параназальных пазух, процесс сопровождается выделением серозного отделяемого.
-
Гнойная: воспаление распространяется на глубокие слои тканей придаточных пазух, отделяемое приобретает гнойный характер.
-
Смешанная: имеются признаки отечно-катарального и гнойного синусита.
Симптомы гайморита
Гайморит — это воспаление слизистой оболочки гайморовой полости, которая расположена в кости верхней челюсти. Причинами гайморита являются инфекция, поступающая от верхушек корней верхних больших коренных зубов (моляров) при острых и хронических периодонтитах. Инфекция может также поступать в гайморовую пазуху при рините; при ОРЗ вирус распространяется и в пазухи носа. Частым возбудителем гайморита является вирус гриппа.
При гайморите будут значительные боли в области больной гайморовой пазухи, заложенность носа, чувство тяжести в челюсти. Боли и чувство тяжести усиливаются при наклоне головы вниз. Периодически из гайморовой пазухи выделяется гной.
Инфекция из гайморовой полости может распространиться в область черепа, поражая оболочки головного мозга и ткань головного мозга; известны случаи поступления инфекции в лёгкие. Длительный гнойный процесс в пазухе челюсти без освобождения от гноя и серьёзного лечения очага вызывает жировое перерождение почек, развитие нефрита, пиелонефрита, поражение суставов в виде артритов, развитие подагры.
Симптомы этмоидита
Как правило, воспалительный процесс в передних отделах решетчатого лабиринта развивается одновременно с фронтитом или гайморитом. Воспалению задних отделов решетчатого лабиринта нередко сопутствует сфеноидит.
Больной этмоидитом предъявляет жалобы на головные боли, давящую боль в области переносицы и корня носа. У детей боли часто сопровождаются гиперемией конъюнктивы, отёком внутренних отделов нижнего и верхнего века. У некоторых пациентов возникают боли неврологического характера.
Температура тела обычно повышается. Отделяемое в первые дни заболевания серозное, затем становится гнойным. Обоняние резко снижено, носовое дыхание затруднено. При бурном течении синусита воспаление может распространиться на глазницу, вызывая выпячивание глазного яблока и выраженный отёк век.
Симптомы фронтита
Фронтит, как правило, протекает тяжелее других синуситов. Характерна гипертермия, затруднённость носового дыхания, выделения из половины носа на стороне поражения. Пациентов беспокоят интенсивные боли области лба, больше выраженные по утрам. У некоторых больных развивается снижение обоняния и светобоязнь, появляется боль в глазах.
Интенсивность головных болей снижается после опорожнения поражённой пазухи и нарастает при затруднении оттока содержимого. В отдельных случаях (обычно – при гриппозном фронтите) выявляется изменение цвета кожи в области лба, отёк надбровной области и верхнего века на стороне поражения.
Хронический фронтит часто сопровождается гипертрофией слизистой оболочки среднего носового хода. Возможно появление полипов. Иногда воспаление распространяется на костные структуры, приводя к их некрозу и образованию свищей.
Симптомы сфеноидита
Сфеноидит редко протекает изолированно. Обычно развивается одновременно с воспалением решетчатой пазухи. Пациенты жалуются на головную боль в глазнице, области темени и затылка или глубине головы. При хроническом сфеноидите воспаление иногда распространяется на перекрёст зрительных нервов, приводя к прогрессирующему снижению зрения. Нередко хронический сфеноидит сопровождается стёртой клинической симптоматикой.
Осложнения синусита
При синуситах в патологический процесс может вовлекаться глазница и внутричерепные структуры. Распространение воспаления вглубь может приводить к поражению костей и развитию остеомиелита. Самым распространённым осложнением синуситов является менингит. Заболевание чаще возникает при воспалении решетчатого лабиринта и клиновидной пазухи. При фронтите может развиться эпидуральный абсцесс или субдуральный (реже) абсцесс мозга.
Своевременная диагностика осложнений при синуситах иногда затруднена из-за слабо выраженной клинической симптоматики. Запущенные внутричерепные осложнения синуситов прогностически неблагоприятны и могут стать причиной летального исхода.
Диагностика синусита
Диагноз синусита выставляется на основании характерной клинической картины, объективного осмотра и данных дополнительных исследований. В процессе диагностики используется рентгенография околоносовых пазух, ультразвуковое исследование, ядерно-магнитный резонанс и КТ околоносовых пазух. По показаниям для исключения осложнений проводится КТ или МРТ головного мозга.
Лечение синусита
Терапия острого синусита направлена на купирование болевого синдрома, устранение причины воспалительного процесса и восстановление дренирования пазух. Для нормализации оттока отоларингологи используют сосудосуживающие препараты (нафтизин, назол, санорин, галазолин и т.д.), устраняющие отёк слизистой носовой полости и полости пазух. При синуситах бактериальной природы применяют антибиотики.
Для освобождения гайморовой пазухи от гноя проводят пункции (проколы) гайморовых пазух. Данный прокол предназначен для механического дренажа пазухи носа. Несмотря на относительную простоту этой операции многие пациенты с ужасом воспринимают информацию о необходимости проведения процедуры. Многие, услышав «приговор», начинают поиски других врачей, которые согласятся продолжить консервативное лечение. На самом деле пункция, или прокол гайморовой пазухи — методика, принятая во всем мире. К тому же, существуют ситуации, когда облегчить состояние больного можно только «насильственным» путём, обеспечив дренаж и промыв синус.
Прокол гайморовой пазухи показан при:
-
Отсутствии эффекта от полного курса консервативного лечения. Если все усилия медикаментозной, физиотерапии и медицинских процедур не принесли желаемого результата по восстановлению оттока носового секрета, помочь больному может только прокол. Причём помочь очень быстро и без последствий, о которых часто говорят на интернет-форумах и в очередях к ЛОР-врачу.
-
Тяжёлом состоянии больного. Под тяжёлым состоянием врачи, как правило, понимают выраженные головные боли или боли в области гайморовых пазух, которые не купируются или не ослабевают в процессе лечения.
-
Выявлении в процессе рентгенологического обследования или КТ уровня жидкости или скоплении крови в гайморовой пазухе.
-
Непроходимости соустья гайморовой пазухи.
В таких случаях отток обеспечить можно только механически, и прокол пазухи — процедура выбора. Если у вас есть прямые показания к проколу гайморовой пазухи, гораздо эффективнее и полезнее смириться с необходимостью процедуры и приготовиться к ней морально. Тем более на практике пункция не несёт в себе ни смертельной опасности, ни даже боли.
Избежать пункции и вылечиться от гайморита консервативным путём, без прокола, можно и даже нужно. Для этого следует при первых признаках воспаления в гайморовых пазухах обратиться к врачу и начать лечение.
Своевременно начатая адекватная терапия приводит к положительному результату, то есть к выздоровлению, в 97% случаях острого гайморита, независимо от причин его развития.
При вирусных синуситах антибиотикотерапия не показана, поскольку антибиотики в данном случае неэффективны, могут усугубить нарушение иммунного статуса, нарушить нормальный состав микрофлоры в ЛОР-органах и стать причиной хронизации процесса.
Пациентам с острыми синуситами назначают антигистаминные средства и рассасывающие препараты (чтобы предупредить образование спаек в воспаленных пазухах). Больным с синуситами аллергической этиологии показана противоаллергическая терапия.
Лечение обострения хронического синусита проводится по принципам, аналогичным терапии острого воспаления. В процессе лечения используются физиотерапевтические процедуры (диадинамические токи, УВЧ и т.д.).
При неэффективности консервативной терапии хронических синуситов рекомендуется хирургическое лечение. Операции, проводимые пациентам с хроническими синуситами, направлены на устранение препятствий для нормального дренирования параназальных пазух. Выполняется удаление полипов в носу лазером, устранение искривления носовой перегородки и т.д. Операции на пазухах проводятся как по традиционной методике, так и с использованием эндоскопического оборудования.
С.В. Ходякова, врач-оториноларинголог
Острый синусит; Причины, симптомы, лечение и профилактика
Обзор
Что такое острый синусит?
Острый синусит — это кратковременное воспаление носовых пазух, чаще всего включающее инфекцию носовых пазух. (Синусит также известен как риносинусит, потому что опухоль почти всегда включает ткань носа, а также ткань пазух.) Пазухи — это четыре парные полости (пространства) в голове. Их связывают узкие каналы. Пазухи выделяют жидкую слизь, которая вытекает из каналов носа, очищая нос. Обычно пазухи заполнены воздухом, поэтому они могут закупориваться жидкостью и опухать от раздражения. Когда это произойдет, они могут заразиться.
Как долго длится острый синусит?
Острый синусит длится меньше месяца. Ваши симптомы могут исчезнуть сами по себе в течение примерно 10 дней, но это может занять до трех или четырех недель.
Каковы факторы риска острого синусита?
Некоторые люди чаще других заболевают острым синуситом. К ним относятся:
- Люди, страдающие аллергией.
- Люди, у которых есть структурные проблемы с носом (например, искривленная перегородка) или полипы, которые представляют собой наросты, которые могут свисать внутри носа или полостей носовых пазух.
- Люди, которые проводят много времени в местах, где случаются инфекции, например, в дошкольных учреждениях или детских садах.
Симптомы и причины
Что вызывает острый синусит?
Острый синусит часто возникает в результате простуды или аллергии.Это также может быть вызвано бактериальной инфекцией или грибком, вызывающим набухание и закупорку носовых пазух.
Каковы симптомы острого синусита?
Основные симптомы включают:
- Боль / давление / нежность в лице.
- Заложенный нос.
- Густые желтые или зеленые выделения из носа.
- Потеря запаха и вкуса.
- Застой / кашель.
- Неприятный запах изо рта.
Вы также можете испытывать:
Диагностика и тесты
Как диагностируется острый синусит?
Острый синусит обычно диагностируется после обсуждения всех ваших симптомов и истории болезни с врачом.Во время медицинского осмотра ваш врач осмотрит уши, нос и горло, чтобы проверить наличие закупорки, отека и дренажа. Если есть подозрение на аллергию, ваш врач может провести тест на аллергию, чтобы определить, какие аллергены могут быть причиной вашего синусита.
Ведение и лечение
Как лечится острый синусит?
Острый синусит, как правило, является кратковременным и не слишком тяжелым заболеванием.Многим людям требуется незначительное лечение или его полное отсутствие. Большинство людей поправляются самостоятельно через 7-10 дней.
Антибиотики помогают только при бактериальных инфекциях. В большинстве случаев синусит возникает из-за вирусов или других причин, которые не излечиваются антибиотиками.
Другие варианты лечения включают способы управления симптомами. Вы можете:
- Попробуйте спреи для носа (например, стероиды для носа) и противоотечные средства. Вы не должны использовать лекарственные спреи для носа, отпускаемые без рецепта, дольше трех дней, если только ваш лечащий врач не сказал вам об этом.
- Больше отдыхайте и пейте больше жидкости.
- Используйте безрецептурные болеутоляющие, такие как парацетамол или ибупрофен, если у вас сильная боль.
- Промойте (очистите) носовые ходы физиологическим раствором. Поскольку это всего лишь соль и стерильная вода, применяемая для очистки носа, вы можете продолжать лечение дольше пяти дней.
Каковы осложнения острого синусита?
Осложнения острого синусита возникают редко. Скорее всего, вы поправитесь самостоятельно.Однако в очень редких случаях инфекция может распространиться дальше на другие участки нервной системы, такие как мозг, глаза или спинной мозг.
Профилактика
Как предотвратить острый синусит?
Не курите. Курение вредно для вас или для окружающих, так как это может привести к закупорке слизистой носа / носовых пазух.Избегайте пассивного курения, а также других факторов, таких как шерсть животных, пыль, плесень и пыльца. Примите меры для предотвращения инфекций носовых пазух и других инфекций по:
- Мытье рук до и после еды, а также после посещения туалета.
- Держаться подальше от больных.
- Лечение аллергии, возможно, с помощью назальной стероидной терапии или иммунотерапии (в основном известных как прививки от аллергии).
- Поддержание вашего тела и вашей иммунной системы в хорошей форме за счет правильного питания (много овощей и фруктов) и поддержания гидратации.
- Использование увлажнителя воздуха в сухом доме или очистителя воздуха. Не забывайте регулярно чистить оборудование.
- Промывание носа при необходимости солевым раствором.
Жить с
Когда мне следует позвонить своему врачу по поводу синусита?
Хотя во многих случаях острый синусит может улучшиться практически без лечения, вам следует позвонить врачу, если вы испытываете какие-либо болезненные симптомы.При бактериальной инфекции может потребоваться антибиотик.
Если вы обнаружите, что ваши носовые пазухи не улучшаются через 10 дней, симптомы ухудшились или у вас есть симптомы, которые сначала улучшились, а затем усилились через пять-шесть дней («двойное недомогание»), вам следует обратиться к своему врачу. Симптомы, которые сохраняются примерно через четыре недели, могут означать, что у вас подострый или хронический синусит. Если у вас появятся другие симптомы, например, сильный отек глаз, или вы просто не уверены, что делать дальше, позвоните своему врачу.
Если у вас болит лицо и у вас здоровые зубы, вы можете попробовать такие средства, как полоскание носа и теплые влажные тряпки для мытья лица, чтобы увидеть, не почувствуете ли вы облегчение. Если это так, и если ваши симптомы исчезнут примерно через 10 дней, у вас, вероятно, был острый синусит, и он улучшился сам по себе. Если нет, и вы продолжаете чувствовать себя плохо через три или четыре недели, позвоните своему врачу.
Острый синусит; Причины, симптомы, лечение и профилактика
Обзор
Что такое острый синусит?
Острый синусит — это кратковременное воспаление носовых пазух, чаще всего включающее инфекцию носовых пазух.(Синусит также известен как риносинусит, потому что опухоль почти всегда включает ткань носа, а также ткань пазух.) Пазухи — это четыре парных полости (пространства) в голове. Их связывают узкие каналы. Пазухи выделяют жидкую слизь, которая вытекает из каналов носа, очищая нос. Обычно пазухи заполнены воздухом, поэтому они могут закупориваться жидкостью и опухать от раздражения. Когда это произойдет, они могут заразиться.
Как долго длится острый синусит?
Острый синусит длится меньше месяца.Ваши симптомы могут исчезнуть сами по себе в течение примерно 10 дней, но это может занять до трех или четырех недель.
Каковы факторы риска острого синусита?
Некоторые люди чаще других заболевают острым синуситом. К ним относятся:
- Люди, страдающие аллергией.
- Люди, у которых есть структурные проблемы с носом (например, искривленная перегородка) или полипы, которые представляют собой наросты, которые могут свисать внутри носа или полостей носовых пазух.
- Люди, которые проводят много времени в местах, где случаются инфекции, например, в дошкольных учреждениях или детских садах.
Симптомы и причины
Что вызывает острый синусит?
Острый синусит часто возникает в результате простуды или аллергии. Это также может быть вызвано бактериальной инфекцией или грибком, вызывающим набухание и закупорку носовых пазух.
Каковы симптомы острого синусита?
Основные симптомы включают:
- Боль / давление / нежность в лице.
- Заложенный нос.
- Густые желтые или зеленые выделения из носа.
- Потеря запаха и вкуса.
- Застой / кашель.
- Неприятный запах изо рта.
Вы также можете испытывать:
Диагностика и тесты
Как диагностируется острый синусит?
Острый синусит обычно диагностируется после обсуждения всех ваших симптомов и истории болезни с врачом.Во время медицинского осмотра ваш врач осмотрит уши, нос и горло, чтобы проверить наличие закупорки, отека и дренажа. Если есть подозрение на аллергию, ваш врач может провести тест на аллергию, чтобы определить, какие аллергены могут быть причиной вашего синусита.
Ведение и лечение
Как лечится острый синусит?
Острый синусит, как правило, является кратковременным и не слишком тяжелым заболеванием.Многим людям требуется незначительное лечение или его полное отсутствие. Большинство людей поправляются самостоятельно через 7-10 дней.
Антибиотики помогают только при бактериальных инфекциях. В большинстве случаев синусит возникает из-за вирусов или других причин, которые не излечиваются антибиотиками.
Другие варианты лечения включают способы управления симптомами. Вы можете:
- Попробуйте спреи для носа (например, стероиды для носа) и противоотечные средства. Вы не должны использовать лекарственные спреи для носа, отпускаемые без рецепта, дольше трех дней, если только ваш лечащий врач не сказал вам об этом.
- Больше отдыхайте и пейте больше жидкости.
- Используйте безрецептурные болеутоляющие, такие как парацетамол или ибупрофен, если у вас сильная боль.
- Промойте (очистите) носовые ходы физиологическим раствором. Поскольку это всего лишь соль и стерильная вода, применяемая для очистки носа, вы можете продолжать лечение дольше пяти дней.
Каковы осложнения острого синусита?
Осложнения острого синусита возникают редко. Скорее всего, вы поправитесь самостоятельно.Однако в очень редких случаях инфекция может распространиться дальше на другие участки нервной системы, такие как мозг, глаза или спинной мозг.
Профилактика
Как предотвратить острый синусит?
Не курите. Курение вредно для вас или для окружающих, так как это может привести к закупорке слизистой носа / носовых пазух.Избегайте пассивного курения, а также других факторов, таких как шерсть животных, пыль, плесень и пыльца. Примите меры для предотвращения инфекций носовых пазух и других инфекций по:
- Мытье рук до и после еды, а также после посещения туалета.
- Держаться подальше от больных.
- Лечение аллергии, возможно, с помощью назальной стероидной терапии или иммунотерапии (в основном известных как прививки от аллергии).
- Поддержание вашего тела и вашей иммунной системы в хорошей форме за счет правильного питания (много овощей и фруктов) и поддержания гидратации.
- Использование увлажнителя воздуха в сухом доме или очистителя воздуха. Не забывайте регулярно чистить оборудование.
- Промывание носа при необходимости солевым раствором.
Жить с
Когда мне следует позвонить своему врачу по поводу синусита?
Хотя во многих случаях острый синусит может улучшиться практически без лечения, вам следует позвонить врачу, если вы испытываете какие-либо болезненные симптомы.При бактериальной инфекции может потребоваться антибиотик.
Если вы обнаружите, что ваши носовые пазухи не улучшаются через 10 дней, симптомы ухудшились или у вас есть симптомы, которые сначала улучшились, а затем усилились через пять-шесть дней («двойное недомогание»), вам следует обратиться к своему врачу. Симптомы, которые сохраняются примерно через четыре недели, могут означать, что у вас подострый или хронический синусит. Если у вас появятся другие симптомы, например, сильный отек глаз, или вы просто не уверены, что делать дальше, позвоните своему врачу.
Если у вас болит лицо и у вас здоровые зубы, вы можете попробовать такие средства, как полоскание носа и теплые влажные тряпки для мытья лица, чтобы увидеть, не почувствуете ли вы облегчение. Если это так, и если ваши симптомы исчезнут примерно через 10 дней, у вас, вероятно, был острый синусит, и он улучшился сам по себе. Если нет, и вы продолжаете чувствовать себя плохо через три или четыре недели, позвоните своему врачу.
Острый синусит; Причины, симптомы, лечение и профилактика
Обзор
Что такое острый синусит?
Острый синусит — это кратковременное воспаление носовых пазух, чаще всего включающее инфекцию носовых пазух.(Синусит также известен как риносинусит, потому что опухоль почти всегда включает ткань носа, а также ткань пазух.) Пазухи — это четыре парных полости (пространства) в голове. Их связывают узкие каналы. Пазухи выделяют жидкую слизь, которая вытекает из каналов носа, очищая нос. Обычно пазухи заполнены воздухом, поэтому они могут закупориваться жидкостью и опухать от раздражения. Когда это произойдет, они могут заразиться.
Как долго длится острый синусит?
Острый синусит длится меньше месяца.Ваши симптомы могут исчезнуть сами по себе в течение примерно 10 дней, но это может занять до трех или четырех недель.
Каковы факторы риска острого синусита?
Некоторые люди чаще других заболевают острым синуситом. К ним относятся:
- Люди, страдающие аллергией.
- Люди, у которых есть структурные проблемы с носом (например, искривленная перегородка) или полипы, которые представляют собой наросты, которые могут свисать внутри носа или полостей носовых пазух.
- Люди, которые проводят много времени в местах, где случаются инфекции, например, в дошкольных учреждениях или детских садах.
Симптомы и причины
Что вызывает острый синусит?
Острый синусит часто возникает в результате простуды или аллергии. Это также может быть вызвано бактериальной инфекцией или грибком, вызывающим набухание и закупорку носовых пазух.
Каковы симптомы острого синусита?
Основные симптомы включают:
- Боль / давление / нежность в лице.
- Заложенный нос.
- Густые желтые или зеленые выделения из носа.
- Потеря запаха и вкуса.
- Застой / кашель.
- Неприятный запах изо рта.
Вы также можете испытывать:
Диагностика и тесты
Как диагностируется острый синусит?
Острый синусит обычно диагностируется после обсуждения всех ваших симптомов и истории болезни с врачом.Во время медицинского осмотра ваш врач осмотрит уши, нос и горло, чтобы проверить наличие закупорки, отека и дренажа. Если есть подозрение на аллергию, ваш врач может провести тест на аллергию, чтобы определить, какие аллергены могут быть причиной вашего синусита.
Ведение и лечение
Как лечится острый синусит?
Острый синусит, как правило, является кратковременным и не слишком тяжелым заболеванием.Многим людям требуется незначительное лечение или его полное отсутствие. Большинство людей поправляются самостоятельно через 7-10 дней.
Антибиотики помогают только при бактериальных инфекциях. В большинстве случаев синусит возникает из-за вирусов или других причин, которые не излечиваются антибиотиками.
Другие варианты лечения включают способы управления симптомами. Вы можете:
- Попробуйте спреи для носа (например, стероиды для носа) и противоотечные средства. Вы не должны использовать лекарственные спреи для носа, отпускаемые без рецепта, дольше трех дней, если только ваш лечащий врач не сказал вам об этом.
- Больше отдыхайте и пейте больше жидкости.
- Используйте безрецептурные болеутоляющие, такие как парацетамол или ибупрофен, если у вас сильная боль.
- Промойте (очистите) носовые ходы физиологическим раствором. Поскольку это всего лишь соль и стерильная вода, применяемая для очистки носа, вы можете продолжать лечение дольше пяти дней.
Каковы осложнения острого синусита?
Осложнения острого синусита возникают редко. Скорее всего, вы поправитесь самостоятельно.Однако в очень редких случаях инфекция может распространиться дальше на другие участки нервной системы, такие как мозг, глаза или спинной мозг.
Профилактика
Как предотвратить острый синусит?
Не курите. Курение вредно для вас или для окружающих, так как это может привести к закупорке слизистой носа / носовых пазух.Избегайте пассивного курения, а также других факторов, таких как шерсть животных, пыль, плесень и пыльца. Примите меры для предотвращения инфекций носовых пазух и других инфекций по:
- Мытье рук до и после еды, а также после посещения туалета.
- Держаться подальше от больных.
- Лечение аллергии, возможно, с помощью назальной стероидной терапии или иммунотерапии (в основном известных как прививки от аллергии).
- Поддержание вашего тела и вашей иммунной системы в хорошей форме за счет правильного питания (много овощей и фруктов) и поддержания гидратации.
- Использование увлажнителя воздуха в сухом доме или очистителя воздуха. Не забывайте регулярно чистить оборудование.
- Промывание носа при необходимости солевым раствором.
Жить с
Когда мне следует позвонить своему врачу по поводу синусита?
Хотя во многих случаях острый синусит может улучшиться практически без лечения, вам следует позвонить врачу, если вы испытываете какие-либо болезненные симптомы.При бактериальной инфекции может потребоваться антибиотик.
Если вы обнаружите, что ваши носовые пазухи не улучшаются через 10 дней, симптомы ухудшились или у вас есть симптомы, которые сначала улучшились, а затем усилились через пять-шесть дней («двойное недомогание»), вам следует обратиться к своему врачу. Симптомы, которые сохраняются примерно через четыре недели, могут означать, что у вас подострый или хронический синусит. Если у вас появятся другие симптомы, например, сильный отек глаз, или вы просто не уверены, что делать дальше, позвоните своему врачу.
Если у вас болит лицо и у вас здоровые зубы, вы можете попробовать такие средства, как полоскание носа и теплые влажные тряпки для мытья лица, чтобы увидеть, не почувствуете ли вы облегчение. Если это так, и если ваши симптомы исчезнут примерно через 10 дней, у вас, вероятно, был острый синусит, и он улучшился сам по себе. Если нет, и вы продолжаете чувствовать себя плохо через три или четыре недели, позвоните своему врачу.
Острый риносинусит — причины — расследования — лечение
Острый риносинусит (синусит) — распространенное заболевание, которым одновременно страдает 8-15% населения.Он характеризуется воспалением слизистой оболочки носовых ходов и придаточных пазух носа.
Существует три основных типа острого риносинусита с частично совпадающими симптомами и патофизиологией:
- Вирусный риносинусит
- Чаще всего вызывается риновирусами и коронавирусами.
- Поствирусный риносинусит — остаточное воспаление слизистой оболочки после вирусной инфекции, которое вызывает постоянные симптомы.
- Бактериальный риносинусит — обычно предшествует вирусная инфекция, которая предрасполагает слизистую оболочку к бактериальной инфекции
- Наиболее распространенными возбудителями являются S. pneumoniae, H. Influenzae, M. catarrhalis и S. aureus
Факторы риска
К основным факторам риска острого риносинусита относятся:
- Воздействие сигаретного дыма (активное или пассивное)
- Загрязнение воздуха Воздействие
- Анатомические изменения , такие как отклонение перегородки, полипы носа или гипоплазия пазух
- Тревога или депрессия
- Астма или диабет
Клинические характеристики
Острый риносинусит отличается от хронического риносинусита продолжительностью симптомов. Симптомы продолжительностью менее 12 недель классифицируются как острый риносинусит. Эпизоды чаще встречаются в зимние месяцы.
Диагноз острого риносинусита требует внезапного появления двух или более следующих симптомов:
- Закупорка носа
- Обесцвеченные выделения из носа (передние или задние выделения)
- Боль или давление в лице (обычно одностороннее в области верхнечелюстной или лобной пазухи)
- Изменение обоняния
Симптомы, которые могут указывать на бактериальную причину, включают сильную местную боль, обесцвеченные выделения, лихорадку или ухудшение после первоначального улучшения (поствирусное).
Дифференциальная диагностика
Основные дифференциальные диагнозы острого риносинусита включают:
- Вирусная инфекция верхних дыхательных путей — может включать компонент вирусного ОРС. Однако вирусные ИВДП встречаются чаще, и симптомы, как правило, улучшаются при симптоматическом лечении в течение 3-5 дней.
- Аллергический ринит — вызывает воспаление слизистой оболочки носа без инфекции, и его следует подозревать при наличии в анамнезе аллергии или атопии.Симптомы включают другие аллергические признаки, такие как слезотечение, но слизисто-гнойные выделения или потеря обоняния маловероятны при таком диагнозе.
- Синдромы лицевой боли (например, мигрень, кластерные головные боли, лицевая боль в среднем сегменте) — частый диагноз у пациентов, направленных в ЛОР-отделения по поводу лицевой боли. Отсутствие других назальных симптомов делает несиногенную причину более вероятной, как и эндоскопические или радиологические данные нормальной слизистой оболочки носа.
Расследования
Диагноз острого риносинусита обычно ставится только на основании клинических симптомов .При подозрении на осложнения может потребоваться визуализация, например компьютерная томография (рис. 2).
Кожный укол на аллергию может быть уместен у пациентов с рецидивирующими эпизодами и симптомами, предполагающими аллергический ринит.
Рис. 2. КТ, демонстрирующая острый риносинусит левой верхней челюсти. [/ caption]Менеджмент
Большинство случаев острого риносинусита можно лечить в общине и не требуют лечения антибиотиками .
Начальное руководство
Пациентам с симптомами до 5 дней (или> 5 дней, но улучшающихся) будет достаточно симптоматического лечения с применением анальгетиков и назальных деконгестантов .
Для случаев> 10 дней или ухудшения через 5 дней показаны местных назальных стероидов и пероральных антибиотиков . Если через 7–14 дней лечения не наступает улучшение или присутствуют тревожные симптомы, следует рассмотреть возможность направления в ЛОР-службы.
[старт-клинический]
Признаки красного флага
- Признаки со стороны глаз, включая периорбитальный отек или эритему, смещение глазного яблока, визуальные изменения, офтальмоплегию.
- Сильная односторонняя головная боль, двусторонняя лобная головная боль или отек лобной части.
- Неврологические признаки или снижение уровня сознания.
[окончание клинической]
Специалист управления
ЛОР-специалист проведет эндоскопию носа , чтобы выявить анатомические отклонения или патологии.Посев любых выделений из носа может быть оправдан при атипичных инфекциях.
КТ придаточных пазух носа покажет степень заболевания, а также выявит осложнения и любые лежащие в основе анатомические аномалии.
При тяжелых инфекциях или осложнениях может потребоваться госпитализация для лечения пероральными стероидами, внутривенных антибиотиков и рассмотрения возможности хирургического вмешательства.
Осложнения
осложнения острого риносинусита включают:
- Пресептальный целлюлит, орбитальный целлюлит или абсцессы (синусит является наиболее частой причиной орбитального целлюлита и абсцессов)
- Остеомиелит (инфекция, проникающая в кость, может в конечном итоге привести к проникновению в свод черепа, вызывая внутримозговые осложнения)
- Пухлая опухоль Потта (остеомиелит лобной пазухи может привести к появлению мягкой тучной опухоли над вышележащей тканью на лбу, рис.3)
- Абсцессы внутричерепные
- Тромбоз венозного синуса
[старт-клинический]
Ключевые моменты
- Острый риносинусит — воспаление слизистой оболочки носовых ходов и придаточных пазух носа
- Симптомы обычно длятся несколько дней и могут включать заложенность носа, выделения из носа, лицевую боль или давление или изменение обоняния
- Большинство случаев можно диагностировать клинически и лечить консервативно (антибиотики обычно не требуются)
- При отсутствии улучшения после 7-14 дней лечения или при наличии тревожных симптомов необходимо направление в ЛОР-службу.
[окончание клинического испытания]
Хроническая vs.острый, симптомы и лечение
Пансинусит — это инфекция или воспаление всех пазух головы. Обычно инфекция носовых пазух или синусит поражает только одну или две группы носовых пазух.
Пансинусит может ощущаться как тяжелая инфекция носовых пазух, но часто проходит без лечения. Однако в некоторых случаях помогает лечение, например антибиотики или противогрибковые препараты.
Из этой статьи вы узнаете о причинах и симптомах пансинусита, а также о том, когда следует обратиться к врачу.
Поделиться на Pinterest Симптомы пансинусита могут включать сильную заложенность носа, жар, усталость и болезненность передней части лица.Пансинусит возникает, когда инфицированы все носовые пазухи головы.
Пазухи — это полые полости, расположенные за щеками, лбом и вокруг носа. Они выстланы слизью, которая помогает задерживать микробы и мусор.
Микробы попадают в глотку ресничками, которые представляют собой крошечные волоски в пазухах. Когда носовые пазухи работают правильно, этот процесс непрерывно выводит слизь и нежелательные вещества из носа и окружающих областей.
Если человек болен, слизь в пазухах может скапливаться, что мешает нормальному функционированию ресничек. Пазухи и носовые ходы могут опухать и вызывать заложенность носа, что может привести к болезненной головной боли в носовых пазухах, насморку и заложенности носа.
Если заложенность носа продолжается более нескольких дней, носовые пазухи могут реагировать опухолью и воспалением, что приводит к синуситу. Если он станет очень тяжелым и затронет все носовые пазухи, может возникнуть пансинусит.
Синусит и пансинусит не следует путать с ринитом.
Ринит — это воспаление и отек носовых ходов без поражения носовых пазух. Врачи часто используют термин «острый ринит» для описания заложенного носа, связанного с простудой или аллергией.
Наиболее частые симптомы пансинусита включают:
- давление, болезненность и боль в передней части лица
- сильная заложенность носа
- боль в горле из-за постназальных выделений
- густые выделения из носа
- лихорадка
- лицевая боль, которая иррадиирует в зубы
- головная боль в передней части головы
- кашель
- усталость
- неприятный запах изо рта
Все случаи пансинусита обычно имеют воспаление носовых пазух.Но в зависимости от причины и продолжительности их действия их можно классифицировать по-разному:
- Острый пансинусит : Симптомы длятся менее 12 недель.
- Хронический пансинусит : Симптомы длятся более 12 недель.
Эти инфекции также могут попадать в одну из следующих категорий:
- Вирусный пансинусит , например, вызванный вирусом простуды или гриппа.
- Бактериальный пансинусит , вызванный бактериальной инфекцией.
- Грибковый пансинусит , когда симптомы возникают из-за грибка или плесени.
- Аллергический пансинусит , когда его вызывает аллергия.
Пансинусит также может возникать из-за физической закупорки носа или носовых пазух. Непроходимость может затруднить дренирование носовых пазух.
Общие типы заложенности носа включают:
Врач может диагностировать синусит несколькими способами, в том числе:
- обсуждая симптомы и проверяя пазухи на болезненность или болезненность
- заглянув внутрь носа и пазух
- взяв мазок внутренняя часть пазух
- с использованием методов визуализации, таких как магнитно-резонансная томография (МРТ) или компьютерная томография (КТ)
При пансинусите, вероятно, потребуется КТ или МРТ, чтобы подтвердить поражение всех пазух.
Лечение пансинусита зависит от основной причины.
Вирусный пансинусит
Вирусный пансинусит часто проходит через 2 недели или раньше. Некоторые безрецептурные средства могут облегчить неприятные симптомы.
Люди могут попробовать использовать болеутоляющие, противоотечные средства и спреи для носа с солевым раствором. Полоскание горла соленой водой и пищевой содой может помочь облегчить раздражение горла от постназальных капель.
Бактериальный пансинусит
Врач обычно назначает антибиотики для лечения бактериальных инфекций носовых пазух, если они не проходят самостоятельно.Однако, если человек принимает антибиотики слишком часто, они больше не действуют против некоторых видов бактерий. Это может сделать инфекции более опасными и сложными для лечения.
Чтобы предотвратить это, антибиотики следует использовать при пансинусите только в том случае, если врач считает, что инфекцию вызывают бактерии. Центры по контролю и защите заболеваний (CDC) также заявляют, что антибиотики не действуют против большинства незначительных инфекций носовых пазух. Они не работают в случае вирусов, грибков или аллергии.
Однако пансинусит обычно более серьезен, чем легкая инфекция носовых пазух.Если инфекция носовых пазух не проходит через 2 недели, врач может более тщательно изучить причину.
Зеленые выделения из носа не всегда являются признаком инфекции носовых пазух. Вирусная инфекция, такая как простуда, также может вызвать зеленый цвет слизи в носу. Значительные инфекции носовых пазух чаще сопровождаются густыми выделениями из носа с неприятным привкусом во рту.
Грибковый пансинусит
Больному грибковым пансинуситом может потребоваться прием противогрибковых препаратов, если симптомы не проходят со временем.Грибковые инфекции носовых пазух чаще встречаются в тропических регионах и у людей с полипами в носу.
Более серьезные грибковые инфекции чаще всего встречаются у людей с плохо функционирующей иммунной системой из-за состояний, которые могут включать рак и диабет.
Аллергия
Человеку могут потребоваться тесты на аллергию, если у него недиагностированная аллергия, вызывающая пансинусит. Если у них есть известная аллергия, антигистаминные препараты и другие препараты, отпускаемые без рецепта, могут помочь уменьшить симптомы.
Это может помочь идентифицировать и избежать аллергена, когда это возможно. Для людей с сезонной аллергией многие погодные программы также указывают на высокое время содержания пыльцы.
Людям с хроническим хроническим синуситом можно рекомендовать лечение прививками от аллергии, известное как иммунотерапия от аллергии.
Закупорки
В некоторых случаях может потребоваться хирургическое вмешательство, чтобы удалить заложенность носа. Таким образом врач может удалить полипы в носу.
Также можно исправить искривленную перегородку или узкие носовые ходы.Это делается только при хронических и повторяющихся инфекциях носовых пазух.
В большинстве случаев пансинусит проходит без каких-либо дополнительных проблем со здоровьем.
Однако в редких случаях пансинусит может привести к другим осложнениям. В медицинской литературе приводятся примеры того, как пансинусит может вызывать другие проблемы:
- В одном отчете говорится, что у здорового 33-летнего мужчины появилось двоение в глазах после головной боли и заложенности носа в течение 3 недель. Симптомы начались после того, как он плавал в бассейне.Врачи диагностировали пансинусит, вероятно, вызванный бактериями в бассейне. Врачи обнаружили, что один из нервов в его черепе был временно парализован (известный как паралич) в результате пансинусита. Симптомы исчезли после того, как мужчина принял антибиотики.
- Другой случай описывает 9-летнего мальчика, у которого было опущенное веко, известное как птоз. С помощью МРТ врачи определили, что причиной птоза был пансинусит. После лечения мальчика антибиотиками птоз прошел.
Некоторые носовые пазухи расположены близко к мозгу, поэтому тяжелый пансинусит может привести к редким, но серьезным инфекциям мозга. Врач оценит любую серьезную инфекцию носовых пазух, чтобы избежать возможных осложнений для мозга.
Не всегда возможно предотвратить пансинусит, так как распространенные заболевания, такие как простуда или грипп, часто способствуют развитию инфекции носовых пазух.
Инфекции носовых пазух, особенно пансинусит, могут чаще возникать у людей с ослабленной иммунной системой.
Предотвратить пансинусит может человек:
- Тщательно и часто мыть руки.
- Достаточно отдыхать.
- Разнообразная и питательная диета для укрепления иммунной системы.
- Не курить, так как курение и пассивное курение ослабляют иммунную систему и повышают вероятность инфекций носовых пазух.
- Лечение аллергии или избегание аллергенов.
- Избегать людей, заболевших простудой или гриппом.
- Обратиться к врачу, если симптомы простуды или гриппа не улучшатся в течение 5 дней.
- Обильное питье прозрачной жидкости для разжижения носовой слизи.
- Использование увлажнителя для увлажнения воздуха.
- Делать прививку от гриппа каждый год или по рекомендации врача.
- Следить за тем, чтобы дети получали рекомендованные вакцины по расписанию.
Большинство людей полностью выздоравливают от пансинусита, особенно если они получают надлежащее лечение.
Серьезные осложнения случаются редко, но человек все же может поговорить с врачом о методах лечения для уменьшения симптомов, включая боль и заложенность носа.
Симптомы бактериального синусита | Ада
Что такое бактериальный синусит?
Бактериальный синусит — это бактериальная инфекция придаточных пазух носа, полостей в костях лица вокруг носа. Синусит — очень распространенная проблема, от которой ежегодно страдает каждый восьмой взрослый американец. Почти 30 миллионов человек ежегодно обращаются за медицинской помощью по поводу гайморита в США.
Бактериальный синусит вызывает воспаление слизистой оболочки носовых пазух и вызывается бактериальной инфекцией. Есть четыре пары придаточных пазух носа, которые расположены ниже, выше, между и позади глазниц — верхнечелюстные пазухи, лобные пазухи, решетчатые пазухи и клиновидные пазухи. Верхнечелюстные пазухи — самые большие из них, и чаще всего они поражаются синуситом. Однако синусит может поражать любой или все придаточные пазухи носа. Поскольку синусит часто возникает вместе с ринитом, воспалением слизистой оболочки носа, его иногда называют риносинуситом.
Бактериальный синусит часто возникает после вирусной инфекции, такой как простуда или грипп.Вирусные инфекции могут вызывать опухание слизистой оболочки носовых пазух. В здоровых носовых пазухах слизь оттекает в носовую полость через маленькие отверстия, известные как устья. Набухание слизистых оболочек в носу или носовых пазухах может блокировать эти отверстия, препятствуя оттоку слизи из носовых пазух. Бактерии заселяют не дренированную слизь, что может привести к бактериальному синуситу.
Бактериальный синусит можно лечить противовоспалительными препаратами и при необходимости антибиотиками. В большинстве случаев бактериальный синусит разрешается в течение двух недель без дальнейших симптомов.
Признаки и симптомы бактериального синусита
Вирусный синусит и бактериальный синусит
Вирусный синусит — наиболее распространенный вид синусита. Обычно это вызвано теми же вирусами, которые вызывают простуду, и обычно длится от семи до десяти дней. Если состояние длится дольше десяти дней или симптомы ухудшаются через пять-семь дней, синусит, скорее всего, вызван бактериями, а не вирусом.
Острый, подострый и хронический бактериальный синусит
Бактериальный синусит можно разделить на следующие подтипы в зависимости от продолжительности симптомов:
- Острая, длится менее четырех недель
- Подострый, длится от четырех до 12 недель
- Хроническая, продолжительностью более 12 недель
- Рецидив острый, возникающий четыре или более раз в год, в течение более семи дней, с полным исчезновением симптомов между приступами
Симптомы бактериального синусита
Симптомы бактериального синусита включают:
- Давление или боль вокруг носа, во лбу, в щеках или вокруг глаз.Боль часто усиливается, если пострадавший наклоняется вперед.
- Обесцвеченные, густые выделения из носа
- Снижение обоняния и вкусовых ощущений
- заложенный нос
- Неприятный запах изо рта
В некоторых случаях пострадавшие могут также испытывать:
- Кашель или боль в горле
- Постназальное выделение (слизь, стекающая по задней стенке глотки)
- Боль в ушах или ощущение заложенности в ушах
- Лихорадка
- Усталость
- Боль в лице
- Болезненные зубы
- Болезненное жевание
Полезно знать: Бактериальный синусит может быть следствием простуды или гриппа, и часто симптомы возникают именно тогда, когда кажется, что первоначальная инфекция проходит.В этой ситуации обычно начинается улучшение самочувствия, а затем ухудшение самочувствия по мере развития последующего бактериального синусита.
Если вы обеспокоены тем, что у вас или у вашего близкого может быть бактериальный синусит, вы можете в любое время провести бесплатную оценку симптомов с помощью приложения Ada.
Симптомы бактериального синусита у детей
Симптомы синусита у детей могут отличаться от симптомов у взрослых. Детей могут испытать:
- Раздражительность
- Дискомфорт в ухе
- Вялость
- Храп
- Дыхание через рот
- Затруднение при кормлении
- Носовая речь
Полезно знать: Бактериальный синусит может поражать детей любого возраста, даже если придаточные пазухи носа не видны на рентгеновских снимках до достижения возраста девяти лет.
Причины бактериального синусита
Заболевание вызывается бактериями, обитающими в носу, горле и, иногда, во рту. Типы бактерий, которые обычно вызывают бактериальный синусит, включают:
- Streptococcus pneumoniae
- Hemophilus influenzae
- Золотистый стафилококк
- Moraxella catarrhalis
Как подробно описано выше, бактериальный синусит часто возникает после инфекции простуды или гриппа. Другие состояния, которые могут увеличить риск бактериального синусита, включают:
- Аллергия
- Астма
- Курение
- Обструкция носа, например, из-за носовых полипов или искривленной носовой перегородки (стенка между носовыми полостями)
- Врожденное заболевание, такое как муковисцидоз
- Состояния, вызывающие ослабление иммунной системы, такие как ВИЧ-инфекция, лейкемия или иммуносупрессивная терапия после трансплантации органов
- Диабет
- Гормональные изменения, например, возникающие во время беременности
- Раздражающие ингалянты, такие как кокаин
- Грибковые инфекции
- Рубцовая ткань в области носовых пазух, например, от назогастрального зонда или искусственной вентиляции легких
- Переломы лица
- Инфекции зубов или полости рта, такие как зубной абсцесс (инфекция может распространяться из-за близости верхнечелюстных пазух к верхней челюсти)
В целом женщины несколько чаще, чем мужчины, заболевают бактериальным синуситом.
Если у вас была простуда или какое-либо из перечисленных выше заболеваний, и вы обеспокоены тем, что у вас может быть бактериальный синусит, зайдите в приложение Ada, чтобы получить бесплатную оценку симптомов.
Диагностика
Диагноз ставится на основании симптомов и физического обследования. В тяжелых случаях или случаях, которые не поддаются лечению, для диагностики и лечения может быть проведена носовая эндоскопия.
Эндоскопическая диагностика
Эндоскоп — это небольшой гибкий инструмент, оснащенный камерой, которая позволяет врачу детально рассмотреть внутреннюю часть носа и носовые пазухи.Эндоскопическое обследование обычно проводится в кабинете врача. Будет введено противозастойное средство для носа, и нос будет обезболен анестезирующим спреем. Если эндоскопическое обследование не помогает или врач хочет провести дополнительное обследование, может быть назначена компьютерная томография. Компьютерная томография может быть полезна при оценке носовых пазух и подтверждении диагноза в сложных случаях.
Лечение
В большинстве случаев бактериальный синусит проходит без антибиотиков, обычно в течение 14 дней.Из-за этого, а также из-за того, что бактериальный синусит часто вызывается бактериями, которые в некоторой степени устойчивы к антибиотикам, большинство врачей предпочитают, чтобы пострадавшие люди сначала пытались управлять этим состоянием, используя домашние средства и лекарства, отпускаемые без рецепта. Антибиотики обычно назначают только людям с тяжелыми или продолжающимися симптомами или чья инфекция может осложняться различными другими медицинскими факторами. Вирусный синусит не поддается лечению антибиотиками.
Хотя в большинстве случаев бактериальный синусит проходит без помощи врача, пострадавшие люди должны обращаться за медицинской помощью, если:
- У них температура 101.4 F / 38 C или выше
- У них сильная головная боль, которая не снимается простыми обезболивающими, такими как парацетамол
- У них есть какие-либо признаки поражения глаз (визуальные изменения, боль, двигающая глазами, или любой отек или покраснение вокруг глаза).
- Симптомы у них наблюдаются более десяти дней
- Их симптомы ухудшаются
- Они прошли курс лечения антибиотиками, но симптомы не исчезли
Домашние средства от бактериального синусита
Во многих случаях домашних средств может быть достаточно.Некоторые люди считают, что вдыхание влажного воздуха или пара, например, в теплом душе, помогает облегчить симптомы. Кроме того, чтобы уменьшить дискомфорт, поднесите к болезненному участку теплую подушечку. Орошение носа физиологическим раствором помогает уменьшить заложенность носа. Также очень важно оставаться хорошо гидратированным, поэтому больные должны пить достаточное количество жидкости.
Лекарства, отпускаемые без рецепта
Обезболивающие и противовоспалительные препараты, такие как ибупрофен или парацетамол, могут помочь уменьшить боль и отек в носу и лице.Противоотечные спреи или таблетки также часто помогают облегчить симптомы. Обычно применяемыми противоотечными средствами являются псевдоэфедрин и фенилэфрин или кортикостероиды, такие как флутиказон.
Полезно знать: Если используются безрецептурные противозастойные назальные спреи или капли, их не следует использовать более трех дней подряд, поскольку они могут вызвать заложенность носа при более длительном применении. Эти продукты не сокращают продолжительность бактериального синусита, но могут облегчить симптомы.Антигистаминные препараты не рекомендуются для лечения бактериального синусита, так как они увеличивают сухость и дискомфорт в носу, делая слизь более густой и более трудной для отвода.
Лечение антибиотиками бактериального синусита
Лечение антибиотиками обычно требуется только в том случае, если инфекция не улучшается в течение 7-10 дней, у человека есть другое заболевание, которое может повлиять на выздоровление, или если:
- Присутствует сильная боль
- Отек в передней части головы, щек или вокруг глаз
- Выделения из носа с кровью
- Высокая температура
Это признаки серьезной бактериальной инфекции.Лечение антибиотиками обычно назначается примерно на 10 дней, но более короткие курсы могут быть столь же эффективными, в зависимости от вовлеченных бактерий. Выбор антибиотика будет основан на том, какие бактерии, по мнению лечащего врача, могут быть вовлечены в инфекцию.
Хирургическое лечение бактериального синусита
Операция обычно не требуется при остром бактериальном синусите. Это необходимо только в некоторых случаях хронического синусита, которые не поддаются лечению другими способами.Одним из вариантов является эндоскопическое лечение, при котором для направления и выполнения процедуры используется небольшой зонд с камерой. В этой операции эндоскоп используется для расширения естественных дренажных путей в носовых пазухах и носу, что улучшает отток слизи и снижает застойные явления и вероятность инфицирования.
В редких случаях острый бактериальный синусит может вызвать образование абсцесса возле глаза или мозга. В этих случаях потребуется хирургического вмешательства для дренирования абсцесса.
Полезно знать: Осложнения бактериального синусита редки и затрагивают только одного человека из десяти тысяч с этим заболеванием.Однако они чаще встречаются у детей, чем у взрослых, поэтому лица, ухаживающие за детьми с подозрением на бактериальный синусит, должны проявлять осторожность и опасаться ухудшения симптомов, отека или покраснения любой области лица ребенка.
Профилактика
Предотвращение распространения простуды или гриппа в семье и в обществе может помочь предотвратить некоторые случаи бактериального синусита. Регулярное посещение стоматолога может помочь предотвратить зубные инфекции — возможную причину бактериального синусита.
Часто задаваемые вопросы
В: Может ли бактериальный синусит вызвать боль в горле?
A: Бактериальный синусит может сопровождаться постназальным выделением жидкости — неприятным состоянием, при котором избыток слизи может раздражать горло. Кроме того, если бактериальному синуситу предшествовало вирусное заболевание верхних дыхательных путей, его особенностью могла быть ангина.
Если вы чувствуете недомогание из-за кашля, головной боли и першения в горле, зайдите в приложение Ada, чтобы получить бесплатную оценку симптомов.
В: Где придаточные пазухи носа?
A: Есть четыре пары придаточных пазух носа: верхнечелюстная, лобная, решетчатая и клиновидная. Гайморовые пазухи расположены под глазами, а лобные пазухи — над глазами. Оба они находятся около передней части головы, около внутренних уголков глаз. Решетчатые пазухи расположены в решетчатой кости, которая отделяет головной мозг от носовой полости; сами пазухи находятся между глазами.Клиновидные пазухи находятся за глазами. Чаще всего гайморит поражает верхнечелюстные пазухи.
Синусит — Консультант по терапии рака
Что нужно знать каждому врачу.
Синусит поражает каждого седьмого взрослого (31 миллион человек) в Соединенных Штатах каждый год, а медицинские расходы на него оцениваются почти в 6 миллионов долларов. Более 20% назначений антибиотиков взрослым относятся к синуситу, что делает его пятым по частоте диагнозом, при котором назначают антибиотики.Цели диагностики и лечения синусита сосредоточены на сокращении ненадлежащего использования антибиотиков и рентгенографии.
«Синусит» определяется как воспаление одной или нескольких придаточных пазух носа; поскольку синусит редко возникает без воспаления прилегающей слизистой оболочки носа, предпочтительным термином является «риносинусит». В большинстве случаев риносинусит поражает более одной придаточной пазухи носа, чаще всего верхнечелюстную и решетчатую пазухи. Изолированная инфекция лобной или клиновидной пазухи — редкое и потенциально опасное состояние.
«Риносинусит» определяется как симптоматическое воспаление полости носа и придаточных пазух носа, которое характеризуется двумя или более из следующих симптомов: закупорка / заложенность, выделения (передние или постназальные выделения), боль / давление в лице, снижение или потеря обоняния. В большинстве случаев риносинусит поражает более чем одну придаточную пазуху носа, обычно верхнечелюстную и решетчатую пазухи. Изолированная инфекция лобной или клиновидной пазухи — редкое и потенциально опасное заболевание, обычно вызываемое бактериями.
Анатомические аномалии часто проявляются непроходимостью, при этом ринорея является менее выраженным симптомом. Отклонение перегородки может вызвать односторонний или двусторонний застой и рецидивирующий синусит. Для диагностики может потребоваться ринофарингоскопия.
Гранулематоз с полиангиитом (ранее известный как гранулематоз Вегенера) может проявляться жалобами на гнойную ринорею, перфорацию и эрозию перегородки носа и носовых пазух. Воспаление носа может вызвать повреждение хряща и коллапс, что приведет к седловидной деформации носа.
II. Диагностическое подтверждение: Вы уверены, что у вашего пациента синусит?
Кардинальные симптомы острого риносинусита — гнойный дренаж из носа, сопровождающийся заложенностью носа и / или ощущением давления на лице и боли. Эти симптомы были определены как наиболее предсказуемые симптомы острого риносинусита, будь то бактериальный или вирусный.
Важно отличать предполагаемый острый бактериальный риносинусит от риносинусита, вызванного вирусными инфекциями верхних дыхательных путей (URI) или неинфекционными состояниями.Бактериальный риносинусит следует диагностировать, когда признаки и симптомы острого ринита сохраняются более десяти дней или если признаки и симптомы ринита ухудшаются после первоначального улучшения (двойное ухудшение).
A. История, часть I: Распознавание образов:
Риносинусит
В целях диагностики и лечения риносинусит классифицируется как:
Острый риносинусит (ОРС) — продолжительность симптома менее 4 недель. ОЛБ далее классифицируется как острый бактериальный риносинусит (ОБРС) или острый вирусный риносинусит (АВРС).
Подострый риносинусит — продолжительность симптомов 4-12 недель.
Хронический риносинусит (ХРС) — продолжительность симптомов более 12 недель. Симптомы СВК различаются по степени тяжести и распространенности. Закупорка носа является наиболее частым симптомом, за которым следуют заложенность лица, переполненность давлением, обесцвеченные выделения из носа и гипосмия. Наличие двух или более признаков / симптомов, сохраняющихся более 12 недель, очень важно для диагностики СВК. Боль / давление на лице должны сопровождаться другими признаками и симптомами со стороны носа.
Рецидивирующий острый риносинусит — 4 или более эпизода ОРС в год продолжительностью не менее семи дней с промежуточными периодами без симптомов. Диагностика рецидивирующего ОРС требует, чтобы каждый эпизод соответствовал критериям ОБРС. Подтверждать диагноз каждого истинного бактериального эпизода сложно, но желательно.
Неосложненный риносинусит — риносинусит без клинически очевидного распространения воспаления за пределы придаточных пазух носа и полости носа на момент постановки диагноза (например,g., без неврологических, офтальмологических или мягких тканей).
Бремя симптомов одинаково как при рецидивирующем риносинусите, так и при СВК, однако в первом случае использование антибиотиков выше. Пациентам с обоими состояниями может быть полезен посев из носа или визуализирующие исследования. Факторы риска как рецидивирующего, так и хронического риносинусита включают аллергический ринит, муковисцидоз, иммунодефицитное состояние, цилиарную дискинезию и анатомические изменения. Наиболее частыми первичными иммунодефицитными расстройствами, связанными с СВК и рецидивирующим ОРС, являются дефицит IgA, общий вариабельный иммунодефицит и гипогаммаглобулинемия.
B. История, часть 2: Распространенность:
Наиболее частая этиология ОРС — вирусная инфекция верхних дыхательных путей. Вирусный риносинусит осложняется острой бактериальной инфекцией только в 0,5–2%. Следующие факторы являются дополнительными факторами, связанными с синуситом:
Общие причины
Вирусная инфекция, особенно инфекции верхних дыхательных путей
Аллергический ринит
Турбинатный отек при беременности
Анатомические вариации
Аномалия остеомеатального комплекса (см. Рисунок 1
Отклонение перегородки
Конча буллезная
Гипертрофия средних носовых раковин
Курение сигарет
Сахарный диабет
Плавание, дайвинг, высотное восхождение
Стоматологические инфекции и процедуры
Гастроэзофагеальная рефлюксная болезнь
Лекарство / действие препарата (т.е., кокаин, местные сосудосуживающие средства)
Рис.1
Анатомия остеомеатального комплекса
Более редкие причины
Муковисцидоз
Новообразование
Механическая вентиляция
Использование назальных зондов, например назогастральных зондов для кормления
Аспириновое обострение респираторного заболевания (AERD), также известное как триада Самтера (чувствительность к аспирину, ринит, астма)
Саркоидоз
Гранулематоз с полиангиитом
Иммунодефицит
Хирургия носовых пазух
Синдром неподвижных ресничек
Кокаин интраназальный
Риносинусит, вызванный аллергией и раздражителями, чаще бывает хроническим и / или рецидивирующим.Инфекционные причины риносинусита включают вирусы, бактерии и грибки. Наиболее распространенными вирусами, определяемыми при пункции гайморовой пазухи, являются риновирус, вирус гриппа и вирус парагриппа.
Внебольничный острый бактериальный риносинусит чаще всего вызывается Streptococcus pneumoniae и Haemophilus influenzae. Бактерии чаще всего выделяются из гайморовых пазух. Если ОБРС возникает в результате инфицирования корня зуба в полость пазухи, могут быть идентифицированы микроаэрофильные и анаэробные бактерии.
Нозокомиальный бактериальный риносинусит — это острый синусит, который может поражать пациентов в отделениях интенсивной терапии (ОИТ) и обычно проявляется лихорадкой неизвестного происхождения. Пациенты с длительным пребыванием в отделении интенсивной терапии и пациенты с длительной интубацией, особенно с назотрахеальной интубацией, подвергаются повышенному риску развития ОБРС. Наиболее частыми патогенами, связанными с внутрибольничным бактериальным риносинуситом, являются грамотрицательные бактерии, включая Pseudomonas aeruginosa, klebsiellae pneumoniae, виды энтеробактерий, Proteus mirabilis, serratia marcescens и S.aureus.
C. История, часть 3: конкурирующие диагнозы, которые могут имитировать синусит
A. Носовые полипы
B. Структурные / механические факторы
Искривление перегородки / аномалии перегородки
Аденоидальная гипертрофия
Травма
Инородные тела
Опухоли носа — доброкачественные, злокачественные
Атрезия хоан
Волчья пасть
Фарингоназальный рефлюкс
С.Ринорея спинномозговой жидкости
D. Синдром цилиарной дискинезии
Носовые полипы — это доброкачественные новообразования, которые могут вызывать одностороннюю или двустороннюю заложенность носа, потерю обоняния и / или ринорею. Анатомические аномалии обычно проявляются выраженными обструктивными симптомами и менее тяжелой ринореей. Отклонение перегородки может вызывать симптомы односторонней или двусторонней заложенности носа или рецидивирующего синусита. Для диагностики может потребоваться фиброоптическая ринофарингоскопия или компьютерная томография (КТ).
Опухоли носа могут быть доброкачественными или злокачественными и чаще всего проявляются обструкцией.
D. Результаты физикального осмотра
Первоначальная диагностическая оценка должна включать показатели жизненно важных функций и физикальное обследование головы и шеи. Примечательные находки включают диффузный отек и эритему, локализованные на пораженной скуле или периорбитальной области; ощутимая болезненность щек или болезненность / перкуссия верхних зубов; носовой или гнойный дренаж в задней части глотки; признаки поражения вне пазух (флегмона глазницы или лица (см. рис. 2), выпячивание глазницы, аномальные движения глаз, ригидность шеи).
Рис 2
Целлюлит глазницы
Передняя риноскопия может выявить диффузный отек слизистой оболочки, сужение средней носовой раковины, гипертрофию нижней носовой раковины, обильную ринорею или гнойные выделения.
Могут быть отмечены полипы или отклонение перегородки.
Трансиллюминация имеет ограниченное значение в качестве диагностического метода (см. Рисунок 3).
Рис.3
Просвечивание верхнечелюстной пазухи.
Источник света расположен вдоль подглазничного края.осматривается твердое небо.
E. Какие диагностические тесты следует провести?
Риносинусит
Эндоскопические посевы или посевы из пазух могут быть выполнены отоларингологами с использованием жестких оптических микроскопов. Хотя это не показано в повседневной медицинской практике, его следует учитывать, если:
Есть подозрение на внутричерепное распространение инфекции пазухи.
Подозреваются атипичные возбудители, в том числе пациенты с нозокомиальным синуситом.
Пациент с ослабленным иммунитетом, муковисцидозом или недавняя госпитализация.
Пациенты, не отвечающие на эмпирические антибиотики.
Микробиологические тесты, включая вирусные культуры выделений из носа, не нужны, поскольку вирусный риносинусит проходит самостоятельно, а бактериальные культуры, взятые из слепых мазков из носа, не являются надежными.
Хронический риносинусит и рецидивирующий острый риносинусит
Диагностическое тестирование, используемое для исследования основных причин СВК и рецидивирующего острого риносинусита, включает носовую эндоскопию, рентгенографическую визуализацию (см. Рисунок 4), а также тесты на аллергию и иммунитет.
Рис. 4
Рентгенограмма носовых пазух.
В правой гайморовой пазухе наблюдается утолщение слизистой оболочки (стрелка).
Носовая эндоскопия оценивает воспалительные заболевания слизистой оболочки, обструкции, новообразования и собирает средние мясные культуры. При рецидивирующем ОРС назальная эндоскопия подтверждает наличие гнойных выделений из носа для диагностики, оценки обструкции и получения посевов среднего мяса.
Радиографическая визуализация позволяет оценить воспалительное заболевание и анатомическую обструкцию при СВК и может использоваться для оценки анатомической обструкции при рецидивирующем остром риносинусите.
Тестирование на аллергию и иммунитет можно использовать для выявления аллергии и иммунодефицитных состояний при обоих заболеваниях. Иммунодефицитное состояние следует подозревать у пациентов с СВК или рецидивирующим ОРС, особенно когда риносинусит связан со средним отитом, бронхитом, бронхоэктазами или пневмонией.
Если у пациентов есть стойкие гнойные инфекции, следует рекомендовать иммунное тестирование, которое включает количественное измерение уровней IgG, IgA, IgM и оценку ответа антител на белковые и полисахаридные антигены, такие как столбнячный анатоксин или пневмококковая полисахаридная вакцина.Для оценки клеточного иммунитета можно измерить количество и функцию Т-клеток.
2. Какие визуализационные исследования (если таковые имеются) следует назначить для установления диагноза? Как следует интерпретировать результаты?
Рентгенография обычно не рекомендуется для первичной оценки неосложненного синусита. Это полезно при подозрении на осложнение ОРС или альтернативных диагнозах, таких как злокачественная опухоль или другие неинфекционные причины лицевой боли.
Sinus CT предпочтительнее простых пленок, так как позволяет лучше визуализировать детали костей и мягких тканей.Кроме того, простая рентгенография пазух носа имеет низкую чувствительность и специфичность для выявления утолщения слизистой оболочки придаточных пазух носа и связана с высоким уровнем ложноотрицательных и ложноположительных результатов.
Неконтрастная компьютерная томография пазух носа — это предпочтительный метод визуализации для оценки придаточных пазух носа. Общие результаты КТ при синусите включают утолщение слизистой оболочки, уровни жидкости и воздуха и пузырьки воздуха в носовых пазухах.
КТ с йодным контрастом показана пациентам с признаками и симптомами осложненного синусита, включая снижение остроты зрения, диплопию, периорбитальный отек, сильную головную боль или изменение психического статуса, а также помогает при рецидивирующем или резистентном к лечению риносинусите для выявления блокады костно-мясной комплекс.
Магнитно-резонансная томография (МРТ) полезна при ОРС в сочетании с КТ, когда подозревается поражение экстра-синуса.
III. Управление по умолчанию.
Симптоматическое лечение и успокоение — предпочтительная стратегия ведения пациентов с легким риносинуситом. Антибиотики предназначены для пациентов с умеренными и тяжелыми симптомами, длящимися более 7 дней, которые соответствуют диагностическим критериям для клинической диагностики острого бактериального риносинусита. Антибиотики также показаны для лечения тяжелого риносинусита независимо от продолжительности заболевания.
Клинически трудно отличить АВРС от ОБРС в течение первых десяти дней болезни. AVRS — это заболевание, которое проходит самостоятельно. Лечение, как правило, должно быть симптоматическим и поддерживающим. Для снятия боли рекомендуются анальгетики, такие как НПВП и парацетамол. Интраназальная ирригация физиологическим раствором рекомендуется при AVRS и в качестве дополнительного лечения при ABRS.
Ни местные, ни системные деконгестанты не рекомендуются в качестве дополнительного лечения при ОБРС. Назальные стероиды также могут использоваться для уменьшения воспаления носа и особенно рекомендуются пациентам, которые также страдают аллергическим ринитом.Обычно используемые назальные стероиды включают беклометазон AQ или дозированный ингалятор MDI, будесонид MDI, флунизолид, флутиказон, триамцинолон AQ или MDI и дексаметазон MDI.
Системный обзор четырех рандомизированных плацебо-контролируемых исследований показал значительно большее улучшение или разрешение симптомов при интраназальном введении стероидов в качестве монотерапии легкого синусита по сравнению с одним плацебо. Рандомизированное исследование мометазона фуроата 200 мкг два раза в день превосходило плацебо и пероральный амоксициллин.
Было показано, что местные деконгестанты, такие как оксиметазолин, значительно уменьшают отек, но их не следует использовать более трех дней, чтобы избежать застойных явлений. Противоотечные средства местного действия обладают меньшим количеством системных побочных эффектов по сравнению с их пероральными аналогами.
Устные деконгестанты часто используются для уменьшения отека слизистой оболочки и облегчения аэрации и дренажа. Фактические данные показали, что среди нескольких пероральных деконгестантов только пероральный эфедрин сульфат превосходил плацебо. Ринорея может возникнуть в результате чрезмерной парасимпатической стимуляции подслизистой железы слизистой оболочки носа.Было показано, что 0,06% ипратропия бромид значительно уменьшает такую ринорею. Муколитики, такие как гвайфенезин, служат для разжижения секрета и могут способствовать облегчению дренажа и очищения слизистой.
При подозрении на ОБРС следует начать антибактериальную терапию. Выбор антибиотика осуществляется на основе самого узкого спектра, который включает наиболее распространенные патогены, с целью минимизировать лекарственную устойчивость. Теоретически культуральная терапия является оптимальной, но при ОБРС посевы получают либо путем эндоскопии, либо путем антральной пункции и предназначены для пациентов с осложненным синуситом.
Американское общество инфекционных заболеваний рекомендует амоксициллин-клавуланат в качестве начальной эмпирической противомикробной терапии ОБРС с низким риском резистентности. В случае аллергии на пенициллин следует использовать респираторный фторхинолон (левофлоксацин, моксифлоксацин) или доксициклин. В районах с высоким уровнем эндемичности устойчивых к пенициллину организмов или у пациентов, отвечающих любому из следующих критериев: посещение дневного стационара, возраст <2 лет или> 65 лет, недавняя госпитализация, использование антибиотиков в последний месяц или с ослабленным иммунитетом, высокие дозы амоксициллин-кальвуланат следует использовать в качестве эмпирического лечения.
Триметоприм-сульфаметоксазол и макролиды (азитромицин, кларитромицин) не рекомендуются для эмпирической терапии из-за высоких показателей резистентности S. pneumonia и Haemophilus influenza.
Если улучшение симптомов наблюдается в течение 3-5 дней после начала антибактериальной терапии, продолжайте терапию в течение 5-7 дней. Если симптомы ухудшаются после 48-72 часов терапии или не улучшаются в течение 3-5 дней лечения, расширьте охват или переключитесь на другой класс антибиотиков. Если симптомы улучшатся после начала приема антибиотиков второго ряда, лечение следует проводить в течение 5-7 дней; если симптомы продолжают ухудшаться или не улучшаются через 3-5 дней, рассмотрите возможность проведения компьютерной томографии или МРТ для выявления неинфекционных причин или гнойных осложнений (т.е. орбитальное или внутричерепное распространение инфекции). Также рассмотрите посевы из носовых пазух или кишечника.
A. Немедленное управление.
Серьезные осложнения острого бактериального риносинусита, такие как менингит, абсцесс мозга, периорбитальный целлюлит (см. Рис. 2) и тромбоз кавернозного синуса, возникают из-за распространения инфекции синуса на центральную нервную систему. Этим пациентам может быть показано хирургическое вмешательство.
Аналогичным образом, острый молниеносный инвазивный грибковый синусит (МСФО) — это заболевание пациентов с ослабленным иммунитетом или пациентов с плохо контролируемым диабетом.Поскольку болезнь может быстро прогрессировать и быть опасной для жизни, требуется немедленная диагностика и неотложная консультация отоларинголога.
B. Советы медицинского осмотра для руководства.
Неудача лечения определяется как отсутствие улучшения симптомов через 3-5 дней после начала терапии первой линии или ухудшение симптомов через 48-72 часа после начала лечения. Пациентам, которые не прошли терапию антибиотиками первой линии, могут потребоваться альтернативные антибиотики (см. Выше).
Рецидив после начального лечения — симптомы, повторяющиеся в течение двух недель после ответа на начальное лечение, обычно представляют собой неадекватное искоренение инфекции.Как правило, при легком рецидиве симптомов используется более длительный курс того же антибиотика. Если симптомы рецидива умеренные или тяжелые, требуется смена антибиотика, поскольку это может быть результатом резистентных к антибиотикам организмов.
Физические признаки, указывающие на внесусовые осложнения бактериального синусита, включая периорбитальный и орбитальный абсцесс, эпидуральный абсцесс, менингит и абсцесс головного мозга, требуют немедленного внимания, поскольку они требуют агрессивного лечения и хирургического вмешательства.
С.Лабораторные тесты для отслеживания реакции на лечение и корректировок в нем.
Как упоминалось выше, если пациенты с острым бактериальным синуситом не реагируют на лечение после 3-5 дней терапии антибиотиками второй линии, требуется эндоскопия для получения бактериальной культуры для антибактериальной терапии с контролем посева. Кроме того, компьютерная томография придаточных пазух носа (см. Рисунок 5) может быть выполнена, если симптомы продолжают ухудшаться или если они не улучшаются при начальной терапии, поскольку это может помочь дифференцировать другие диагнозы, такие как полипы и структурные аномалии.
Рис.5
КТ околоносовых пазух.
Панель A показывает нормальные носовые пазухи. На панели B уровень воздуха и жидкости в левой гайморовой пазухе (стрелка) указывает на наличие острого синусита.
E. Общие ловушки и побочные эффекты управления
Синусит — одно из наиболее распространенных заболеваний, при котором чрезмерно используются антибиотики, поскольку бывает трудно отличить вирусный синусит от бактериального синусита.
IV. Лечение сопутствующих заболеваний
НЕТ
г.Иммуносупрессия (ВИЧ, хронические стероиды и т. Д.).
Синусит — рецидивирующая или хроническая проблема у 30-68% пациентов с ВИЧ-инфекцией.
VI. Меры безопасности и качества пациентов
B. Соответствующая профилактика и другие меры по предотвращению реадмиссии.
Первичная профилактика
Пациенты с СВК и рецидивирующим ОРС не могут предотвратить начало заболевания, но могут заниматься практикой, которая может снизить риск развития ВРС, который часто предшествует ОБРС. Пациенты могут свести к минимуму воздействие патогенов, соблюдая правила гигиены рук, особенно при контакте с больными людьми.Мытье рук с мылом или использование средства для растирания рук на спиртовой основе — одна из наиболее эффективных стратегий снижения риска развития ВРС.
Вторичная профилактика
Вторичная профилактика сводит к минимуму симптомы и обострение СВК и рецидивирующего ОРС при первоначальном обнаружении симптомов.

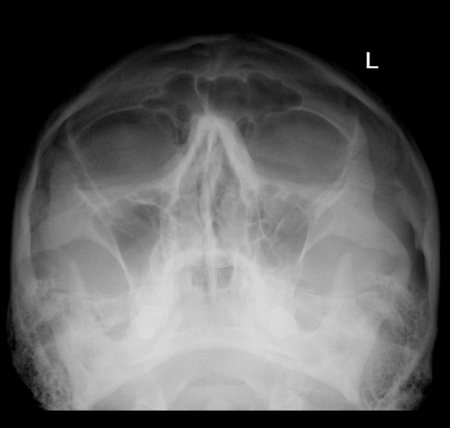
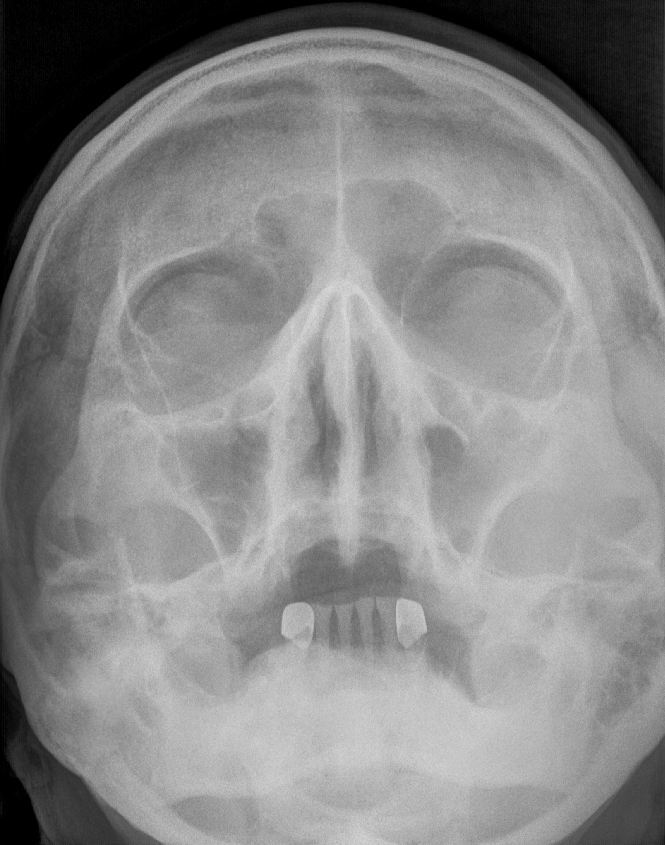 Слизь, текущая из носа, прозрачная, тягучей консистенции и без неприятного запаха;
Слизь, текущая из носа, прозрачная, тягучей консистенции и без неприятного запаха;
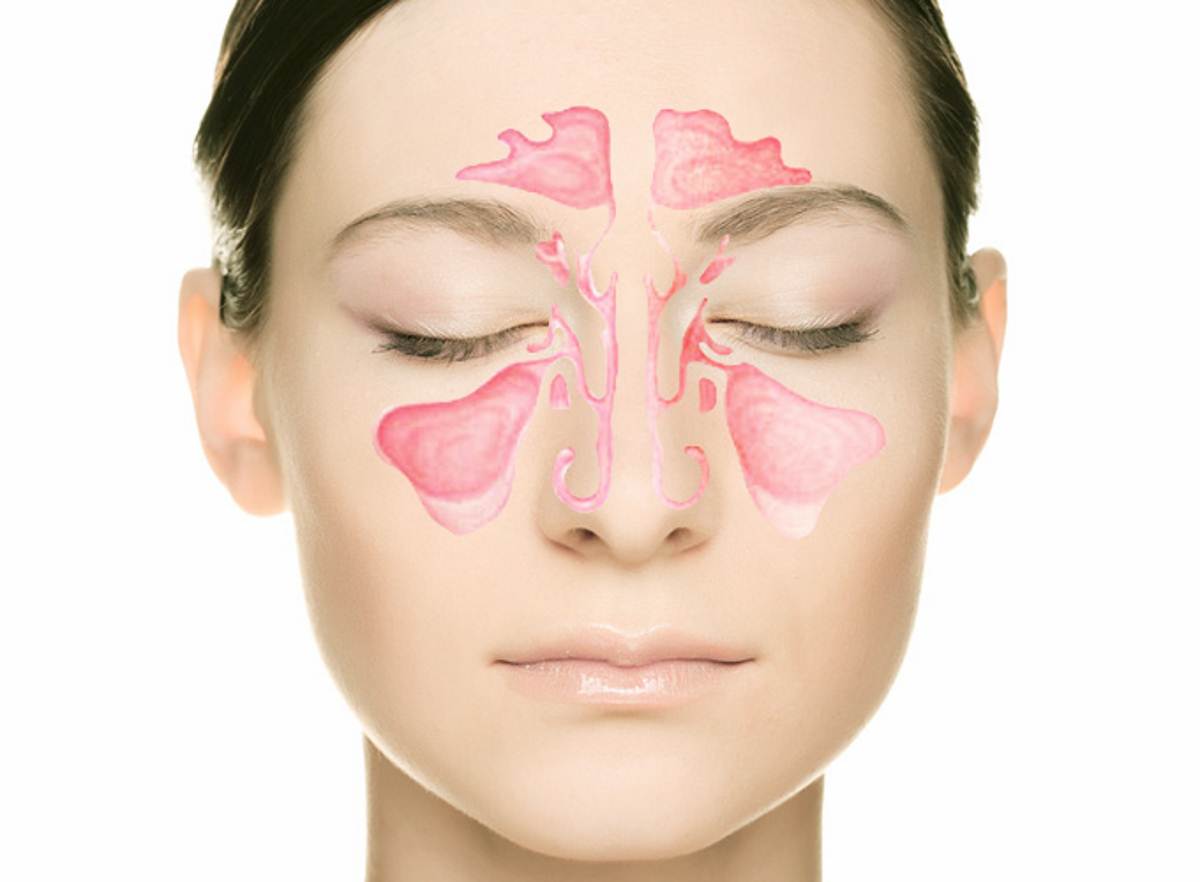
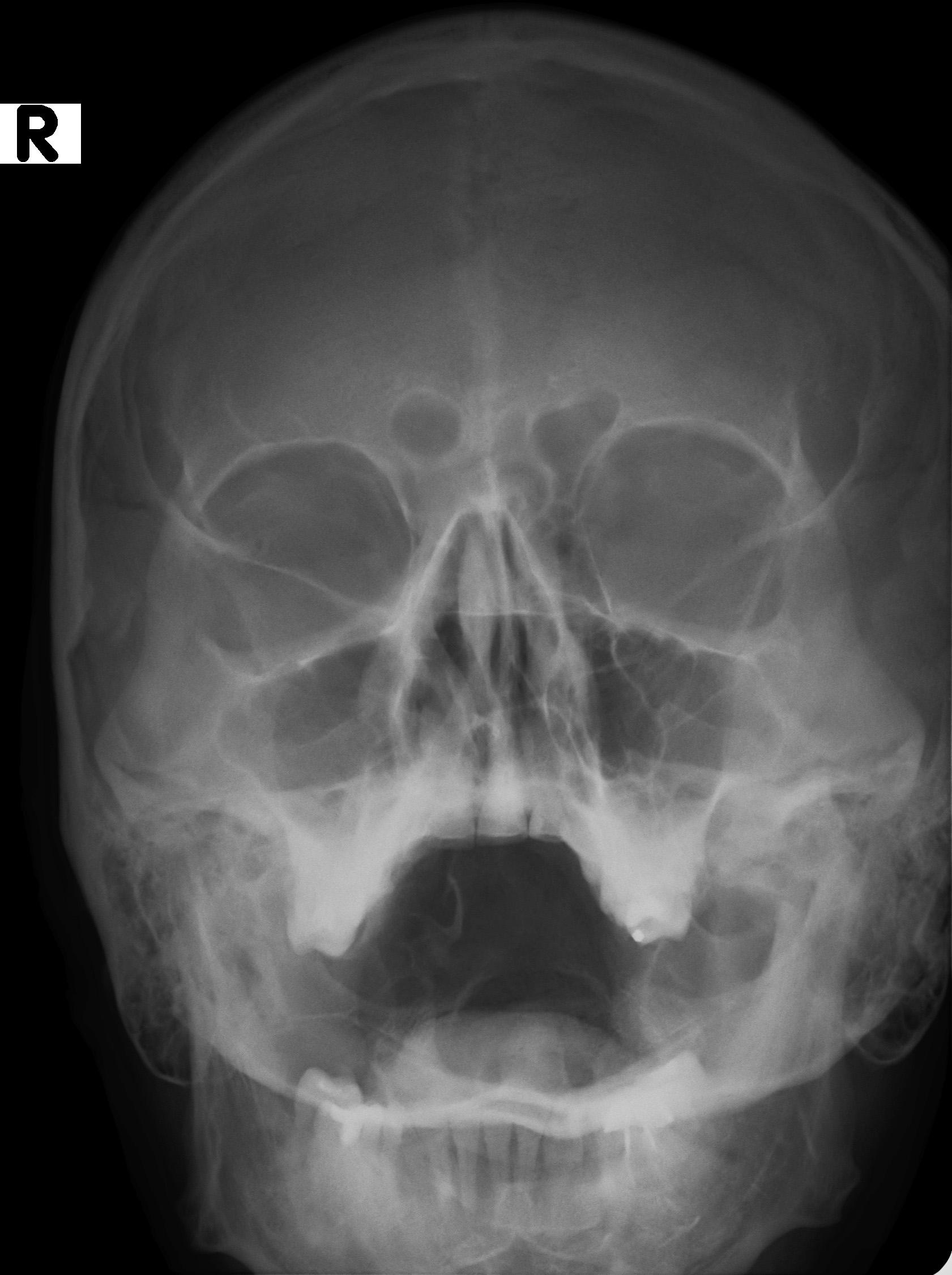
 Тем не менее, у пациентов с простудой, как правило, нет лицевой боли, а симптоматика чаще включает приступы чихания, слизистые выделения из носа, кашель из-за стекания слизи из носоглотки.
Тем не менее, у пациентов с простудой, как правило, нет лицевой боли, а симптоматика чаще включает приступы чихания, слизистые выделения из носа, кашель из-за стекания слизи из носоглотки.
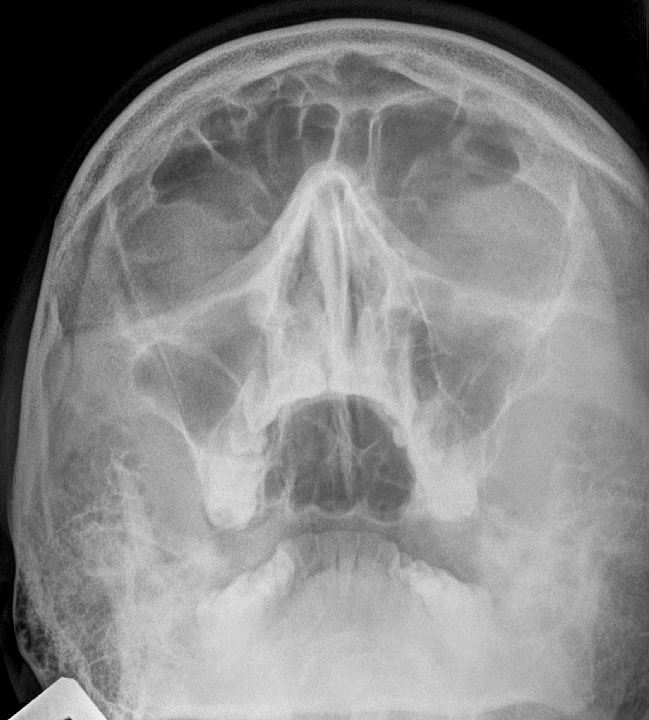
 Настаиваем в течение 15 минут. Детям можно заварить 1 чайную ложку на полкружки.
Настаиваем в течение 15 минут. Детям можно заварить 1 чайную ложку на полкружки. Ромашка и тысячелистник обладают противовоспалительным действием. Календула хорошо снимает отёк. Готовое сырьё заливают кипятком, остужают и фильтруют. После этого смесью можно обрабатывать носовые ходы. Отёк слизистой хорошо снимают шалфей, полынь и аир. Сбор трав, взятых в равных количествах, в течение часа настаивается. После этого им можно промывать нос.
Ромашка и тысячелистник обладают противовоспалительным действием. Календула хорошо снимает отёк. Готовое сырьё заливают кипятком, остужают и фильтруют. После этого смесью можно обрабатывать носовые ходы. Отёк слизистой хорошо снимают шалфей, полынь и аир. Сбор трав, взятых в равных количествах, в течение часа настаивается. После этого им можно промывать нос. Напиток надо пить утром и вечером.
Напиток надо пить утром и вечером. Чеснок нужно мелко измельчить ножом и кинуть в кипящую воду, протомить под крышкой 3-5 минут на минимальном огне. Охладить до температуры 80 градусов, чтобы не обжечь слизистые оболочки. Голову необходимо накрыть плотным полотенцем или одеялом, затем провести ингаляцию. Схема довольно простая: медленно вдыхаем носом, затем выдыхаем (2-3 раза), глубоко вдыхаем ртом — выдыхаем (2-3 раза). Дышать испарениями необходимо до охлаждения жидкости (около 12 минут). После чего незамедлительно вытереть пот и отправиться в постель, плотно укрывшись одеялом. Процедуру проводить дважды в день. Наибольший эффект ингаляции с чесноком дают при выполнении перед сном.
Чеснок нужно мелко измельчить ножом и кинуть в кипящую воду, протомить под крышкой 3-5 минут на минимальном огне. Охладить до температуры 80 градусов, чтобы не обжечь слизистые оболочки. Голову необходимо накрыть плотным полотенцем или одеялом, затем провести ингаляцию. Схема довольно простая: медленно вдыхаем носом, затем выдыхаем (2-3 раза), глубоко вдыхаем ртом — выдыхаем (2-3 раза). Дышать испарениями необходимо до охлаждения жидкости (около 12 минут). После чего незамедлительно вытереть пот и отправиться в постель, плотно укрывшись одеялом. Процедуру проводить дважды в день. Наибольший эффект ингаляции с чесноком дают при выполнении перед сном.
 Появившуюся жидкость пить по 1 ст. л. 2-3 раза в день как средство от кашля.
Появившуюся жидкость пить по 1 ст. л. 2-3 раза в день как средство от кашля. Полощите горло отваром дуба как можно чаще.
Полощите горло отваром дуба как можно чаще. Пейте отвар из одуванчика 4-5 раз в день по 2 чайные ложки.
Пейте отвар из одуванчика 4-5 раз в день по 2 чайные ложки.
 В отличие от лекарств не вызывает энергодефицита после падения температуры, не даёт периода слабости. Уменьшает боли при кашле.
В отличие от лекарств не вызывает энергодефицита после падения температуры, не даёт периода слабости. Уменьшает боли при кашле. Уменьшает мышечные и суставные боли (ломоту).
Уменьшает мышечные и суставные боли (ломоту). Лечит всю пищеварительную систему, обладает регенерирующим и противовоспалительным свойствами. Поддерживает тонус нервной системы.
Лечит всю пищеварительную систему, обладает регенерирующим и противовоспалительным свойствами. Поддерживает тонус нервной системы.

 Травы, ягоды, фрукты отлично «дружат» друг с другом. Так, например, в компании с имбирем всегда будет уместен лимон, а чабрец прекрасно уживается с ромашкой или шиповником. При желании вы можете смешать настолько разнообразный купаж, насколько вам хочется. Пусть в нем окажутся и травы, и ягоды, и сам чайный лист – главное, чтобы вам было вкусно!
Травы, ягоды, фрукты отлично «дружат» друг с другом. Так, например, в компании с имбирем всегда будет уместен лимон, а чабрец прекрасно уживается с ромашкой или шиповником. При желании вы можете смешать настолько разнообразный купаж, насколько вам хочется. Пусть в нем окажутся и травы, и ягоды, и сам чайный лист – главное, чтобы вам было вкусно!


 л. травы (на 1 стакан) добавить к «базе» (ваш любимый чай), залить горячей водой, дать настояться 5 минут.
л. травы (на 1 стакан) добавить к «базе» (ваш любимый чай), залить горячей водой, дать настояться 5 минут.
 Помогает восстановлению иммунитета за счет высокого содержания витамина С. Крайне рекомендован при бронхите, трахеите и ларингите.
Помогает восстановлению иммунитета за счет высокого содержания витамина С. Крайне рекомендован при бронхите, трахеите и ларингите.
 Все эти продукты имеют свои особенности приготовления и добавления в напиток.
Все эти продукты имеют свои особенности приготовления и добавления в напиток.

 Будучи источником витаминов А, С, Е и В, она всесторонне поддерживает наше здоровье.
Будучи источником витаминов А, С, Е и В, она всесторонне поддерживает наше здоровье.

 Чай с куркумой помогает бороться с бактериями и вирусами, вызывающими сезонные болезни. Такой напиток рекомендован также при заболеваниях легких (бронхит, пневмония).
Чай с куркумой помогает бороться с бактериями и вирусами, вызывающими сезонные болезни. Такой напиток рекомендован также при заболеваниях легких (бронхит, пневмония).
 Также следует с осторожностью использовать острые специи. Пусть в детском чае будет небольшое количество чайного листа, зато побольше ягод и меда: детям нравится сочетание кислого и сладкого, такой напиток они готовы с удовольствием пить хоть весь день. Вместо чайного листа вы можете использовать цветки ромашки, липу или шалфей.
Также следует с осторожностью использовать острые специи. Пусть в детском чае будет небольшое количество чайного листа, зато побольше ягод и меда: детям нравится сочетание кислого и сладкого, такой напиток они готовы с удовольствием пить хоть весь день. Вместо чайного листа вы можете использовать цветки ромашки, липу или шалфей.

 Используя травы при простуде, не забудьте ознакомиться с противопоказаниями по применению лекарственных трав и проконсультироваться со специалистом.
Используя травы при простуде, не забудьте ознакомиться с противопоказаниями по применению лекарственных трав и проконсультироваться со специалистом. Удобнее проглотить таблетку антибиотика. Думать о вреде таблеток тоже никто не спешит. А ведь бывают случаи, когда достаточно попить определенные травы от простуды. Большинству из нас терапевты во время ОРВИ назначают травы от простуды, отвары из трав. К слову, в наше время лекарственные травы вовсе не обязательно собирать и сушить самому — все есть в аптеках. Вопрос в том, как употреблять лекарственные травы при простуде.
Удобнее проглотить таблетку антибиотика. Думать о вреде таблеток тоже никто не спешит. А ведь бывают случаи, когда достаточно попить определенные травы от простуды. Большинству из нас терапевты во время ОРВИ назначают травы от простуды, отвары из трав. К слову, в наше время лекарственные травы вовсе не обязательно собирать и сушить самому — все есть в аптеках. Вопрос в том, как употреблять лекарственные травы при простуде.
 Настойку мы не рекомендуем готовить самостоятельно, так как это достаточно длительный процесс. Все настойки на лекарственных травах, которые могут быть вам выписаны врачом в больнице, продаются в аптеках. Если же вы хотите приготовить настойку сами, читайте рецепт.
Настойку мы не рекомендуем готовить самостоятельно, так как это достаточно длительный процесс. Все настойки на лекарственных травах, которые могут быть вам выписаны врачом в больнице, продаются в аптеках. Если же вы хотите приготовить настойку сами, читайте рецепт. Они также продаются в аптеках. Ниже мы приводим простые способы применения травы при простуде.
Они также продаются в аптеках. Ниже мы приводим простые способы применения травы при простуде. Настой из травы при простуде применяют несколько раз в день для полосканий и пьют как чай с лимоном и медом.
Настой из травы при простуде применяют несколько раз в день для полосканий и пьют как чай с лимоном и медом.
 Рекомендуется одновременно делать паровые ингаляции: в плоскую миску налить немного кипящего отвара и дышать, накрывшись с головой полотенцем. Морс принимать 2-3 раза в день по 1 стакану после еды, ингаляции делать 2-3 раза в день, обязательно на ночь.
Рекомендуется одновременно делать паровые ингаляции: в плоскую миску налить немного кипящего отвара и дышать, накрывшись с головой полотенцем. Морс принимать 2-3 раза в день по 1 стакану после еды, ингаляции делать 2-3 раза в день, обязательно на ночь./eucalyptus-herbal-tea--529556713-5adc71c7119fa80036dfc1d3.jpg) Под запретом настойки трав на спирту, особенно настойки иммуностимуляторов – солодки, эхинацеи, лимонника, заманихи, левзеи, женьшеня, родиолы розовой — они повышают артериальное давление и учащают пульс.
Под запретом настойки трав на спирту, особенно настойки иммуностимуляторов – солодки, эхинацеи, лимонника, заманихи, левзеи, женьшеня, родиолы розовой — они повышают артериальное давление и учащают пульс. Осень — прекрасное время для того, чтобы использовать дары природы на пользу здоровью. Сегодня мы…
Осень — прекрасное время для того, чтобы использовать дары природы на пользу здоровью. Сегодня мы…


 Кроме того, синюха обладает седативными свойствами, причем значительно превосходит в этом валериану, поэтому отвары синюхи полезны при бессоннице, нервном возбуждении и экземе.
Кроме того, синюха обладает седативными свойствами, причем значительно превосходит в этом валериану, поэтому отвары синюхи полезны при бессоннице, нервном возбуждении и экземе. Кроме того, эта трава нередко вызывает аллергическую реакцию.
Кроме того, эта трава нередко вызывает аллергическую реакцию.

 При постоянном воздействии могут развиться такие неприятные заболевания, как ларингит или фарингит. Эти заболевания не часто, но могут сопровождаться болями в горле.
При постоянном воздействии могут развиться такие неприятные заболевания, как ларингит или фарингит. Эти заболевания не часто, но могут сопровождаться болями в горле. Но заболевание может протекать и подостро (неявно) в виде образования микрокист, обильного скопления казеозных пробок и гноя в лакунах и криптах миндалин, т.е. в их углублениях.
Но заболевание может протекать и подостро (неявно) в виде образования микрокист, обильного скопления казеозных пробок и гноя в лакунах и криптах миндалин, т.е. в их углублениях. Необходимо воздействовать на причину боли. И понятно, что при таком многообразии первопричинных факторов, причину боли зачастую может определить только врач.
Необходимо воздействовать на причину боли. И понятно, что при таком многообразии первопричинных факторов, причину боли зачастую может определить только врач.


 Потому что стрептококки к этим лекарственным средствам абсолютно равнодушны. Вид антибиотика и его дозу может выбрать и рассчитывать только врач. Поскольку дозировка зависит и от возраста больного и от того, какими антибиотиками его лечили в последний раз.
Потому что стрептококки к этим лекарственным средствам абсолютно равнодушны. Вид антибиотика и его дозу может выбрать и рассчитывать только врач. Поскольку дозировка зависит и от возраста больного и от того, какими антибиотиками его лечили в последний раз. Отвар шалфея. Отлично помогает. Сухую смесь препарата заваривают кипятком и для полоскания применяют в теплом виде. Периодичность – каждые 2 часа. Аналог отвара шалфея – таблетированная форма. Этот препарат так и называется – шалфей. Таблетки зеленого цвета приятны на вкус и действуют, так же как и отвар растения.
Отвар шалфея. Отлично помогает. Сухую смесь препарата заваривают кипятком и для полоскания применяют в теплом виде. Периодичность – каждые 2 часа. Аналог отвара шалфея – таблетированная форма. Этот препарат так и называется – шалфей. Таблетки зеленого цвета приятны на вкус и действуют, так же как и отвар растения.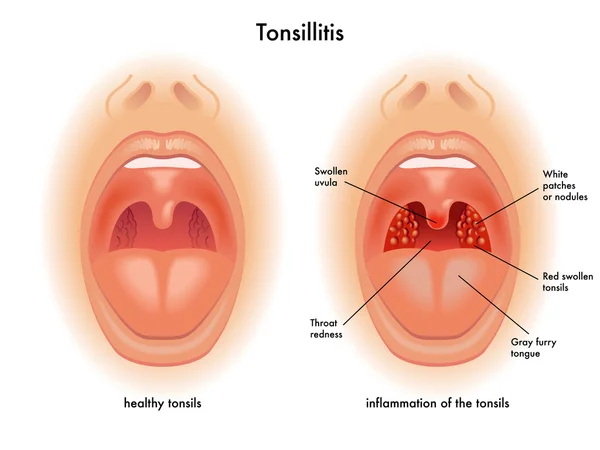 Особенно по прошествии 1-2 месяцев. Именно к этому времени недолеченная ангина может дать рецидив, и могут проявиться осложнения.
Особенно по прошествии 1-2 месяцев. Именно к этому времени недолеченная ангина может дать рецидив, и могут проявиться осложнения.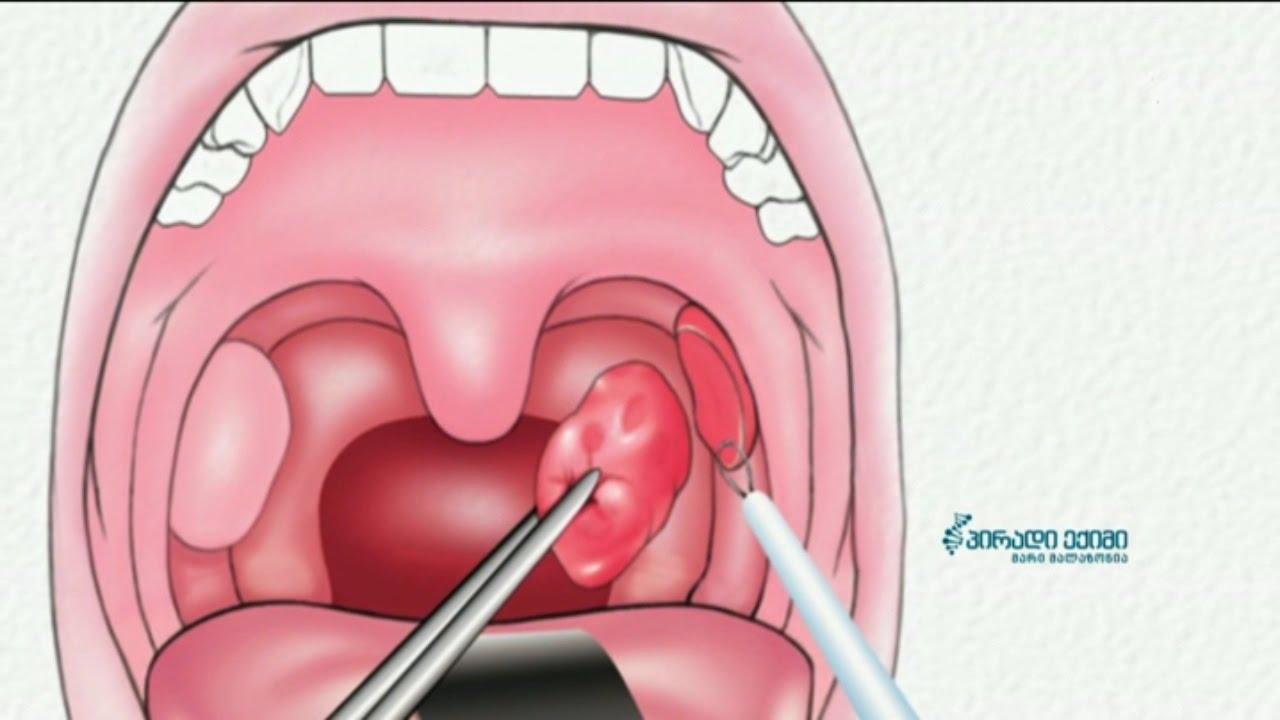
 Все это может привести к раздражению слизистых тканей. Тогда неприятные ощущения с каждым разом усиливаются при глотании.
Все это может привести к раздражению слизистых тканей. Тогда неприятные ощущения с каждым разом усиливаются при глотании.

 Самым эффективным и безопасным средством считается употребление продуктов пчеловодства в виде меда и прополиса. В их состав входит большое количество аминокислот, витаминов и минералов. Также они обладают иммуностимулирующим и противовоспалительным эффектом.
Самым эффективным и безопасным средством считается употребление продуктов пчеловодства в виде меда и прополиса. В их состав входит большое количество аминокислот, витаминов и минералов. Также они обладают иммуностимулирующим и противовоспалительным эффектом.
 На стакан воды добавляют 1 ч. л. ингредиента. Для эффективности в раствор добавляют несколько капель йода.
На стакан воды добавляют 1 ч. л. ингредиента. Для эффективности в раствор добавляют несколько капель йода. На стакан воды добавляют 1 ст. л. продукта. Для вкуса можно добавить немного лимонного сока и меда.
На стакан воды добавляют 1 ст. л. продукта. Для вкуса можно добавить немного лимонного сока и меда.
 Глотать раствор нельзя. После данной процедуры ощущение боли быстро проходит.
Глотать раствор нельзя. После данной процедуры ощущение боли быстро проходит. Спите днем, всего по 11-13 часов в сутки. Ваш организм ослаблен и требует дополнительного отдыха.
Спите днем, всего по 11-13 часов в сутки. Ваш организм ослаблен и требует дополнительного отдыха. В действительности, ему не очень интересно знать, какие же конкретные органы и участки слизистой вовлекаются в патологический процесс при заболевании: больному просто хочется по быстрее поправиться и избавиться от этого томительного симптома, ведь он способен лишить сна, аппетита и выбить из привычной колеи.
В действительности, ему не очень интересно знать, какие же конкретные органы и участки слизистой вовлекаются в патологический процесс при заболевании: больному просто хочется по быстрее поправиться и избавиться от этого томительного симптома, ведь он способен лишить сна, аппетита и выбить из привычной колеи.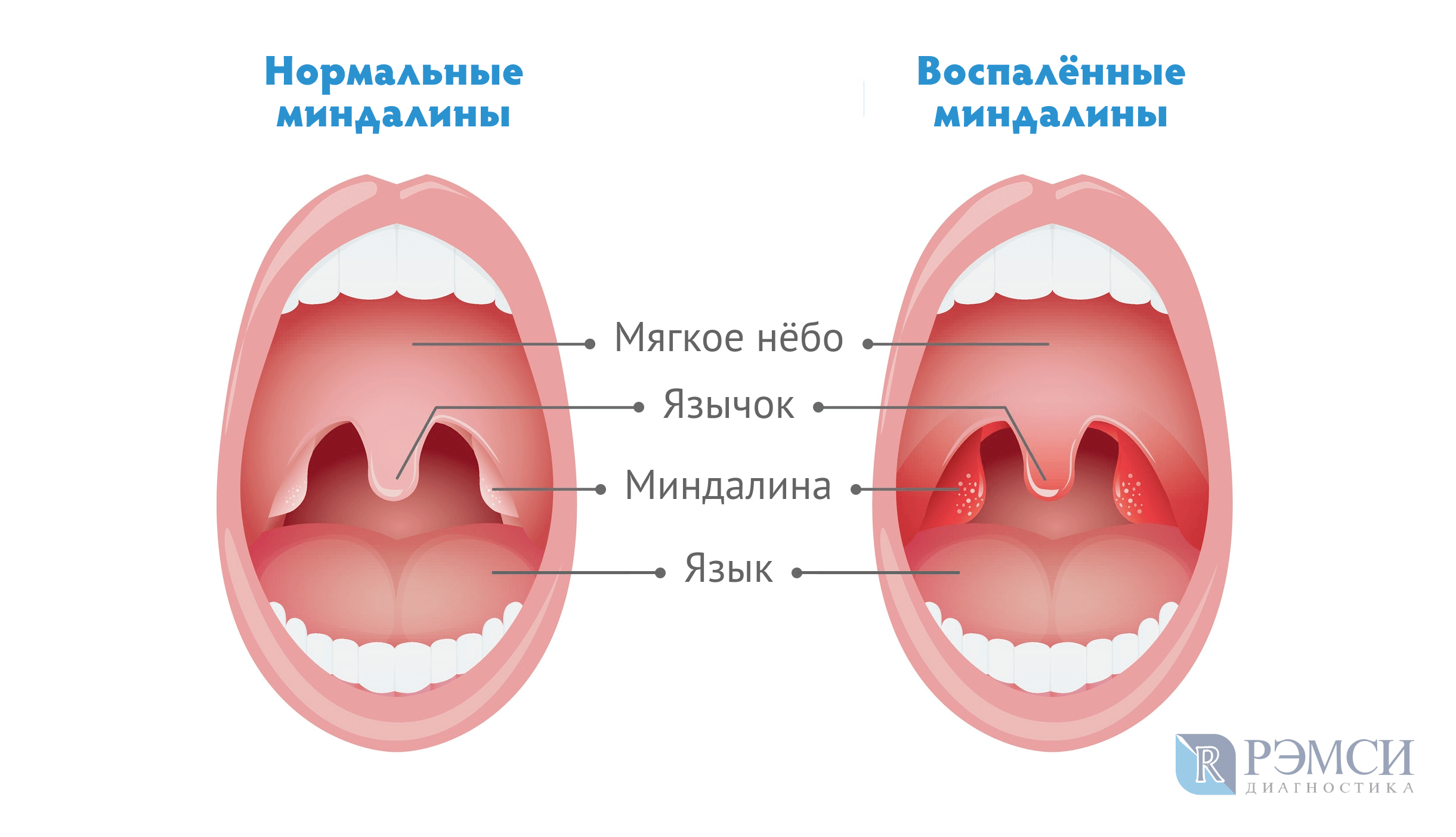 ЛОР-врач при пристальном осмотре может оценить состояние голосовых связок и самых верхних отделов гортани. Без определения точной локализации боли и воспаления невозможно однозначно ответить на вопрос, как лечить горло.
ЛОР-врач при пристальном осмотре может оценить состояние голосовых связок и самых верхних отделов гортани. Без определения точной локализации боли и воспаления невозможно однозначно ответить на вопрос, как лечить горло.

 В данном случае, проблему может решить только врач-стоматолог: либо проводить консервативное лечение, либо удалять причину воспалительного процесса.
В данном случае, проблему может решить только врач-стоматолог: либо проводить консервативное лечение, либо удалять причину воспалительного процесса.
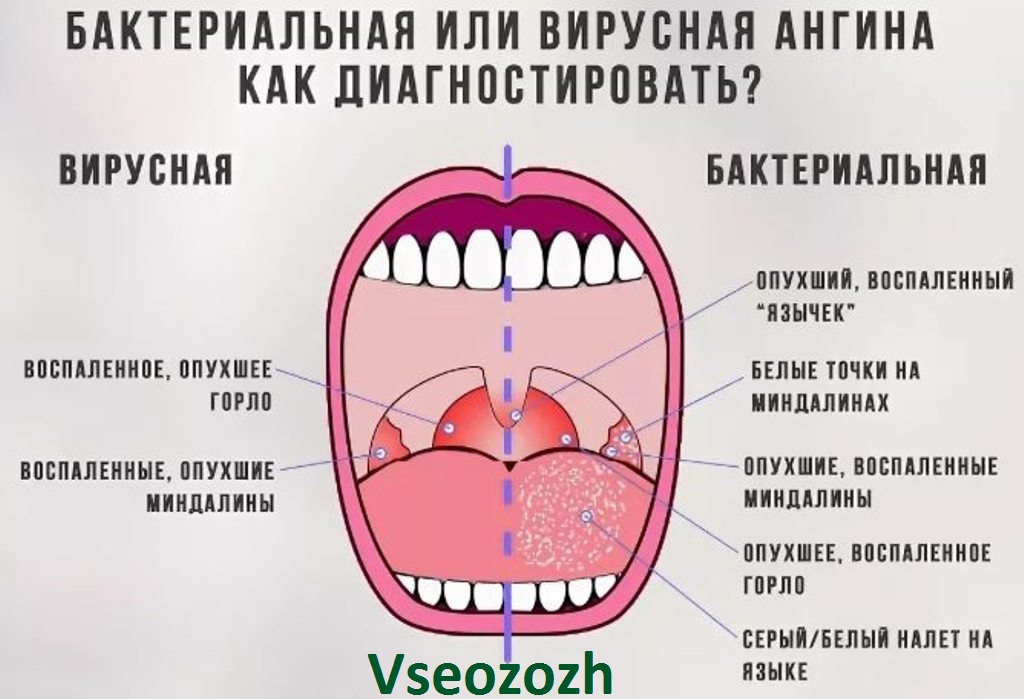 При падениях или ударах, пришедшихся на область горла, внутри кадыка может начаться воспалительный процесс.
При падениях или ударах, пришедшихся на область горла, внутри кадыка может начаться воспалительный процесс.


 Бензидамина гидрохлорид — вещество, оказывающее одновременно местное противовоспалительное, обезболивающее и противоэкссудативное действие, входит в состав лекарственного средства ТАНТУМ ВЕРДЕ®.
Бензидамина гидрохлорид — вещество, оказывающее одновременно местное противовоспалительное, обезболивающее и противоэкссудативное действие, входит в состав лекарственного средства ТАНТУМ ВЕРДЕ®. , 2000).
, 2000). Средние отиты вызывают сильную пульсирующую боль, временную частичную потерю слуха, звон в ушах, жар. Наружные отиты, или инфекции наружного уха, – это воспаления ушного канала, идущего к барабанной перепонке. Препараты от ушных болезней следует назначать, исходя из причины заболевания. Обычно заболевания вызываются грибковыми или бактериальными инфекциями, проникающими из-за повреждения кожи, также могут быть связаны с аллергическими реакциями. При появлении соответствующих симптомов необходимо немедленно обратиться к врачу, который пропишет антибиотики, принимаемые внутрь, а также ушные капли.
Средние отиты вызывают сильную пульсирующую боль, временную частичную потерю слуха, звон в ушах, жар. Наружные отиты, или инфекции наружного уха, – это воспаления ушного канала, идущего к барабанной перепонке. Препараты от ушных болезней следует назначать, исходя из причины заболевания. Обычно заболевания вызываются грибковыми или бактериальными инфекциями, проникающими из-за повреждения кожи, также могут быть связаны с аллергическими реакциями. При появлении соответствующих симптомов необходимо немедленно обратиться к врачу, который пропишет антибиотики, принимаемые внутрь, а также ушные капли.
 Также можно применять препараты от заболеваний уха, горла и носа цитрамон экстра, нимид и др.
Также можно применять препараты от заболеваний уха, горла и носа цитрамон экстра, нимид и др. Особенно это касается антибиотиков (ампициллин, оксациллин, оспен, флемоксин солютаб, аугментин) и др.
Особенно это касается антибиотиков (ампициллин, оксациллин, оспен, флемоксин солютаб, аугментин) и др.




 В то же время исследование аспиратов из околоносовых пазух демонстрирует, что в ряде случаев встречается так называемый микробиологически негативный синусит. Кроме того, результаты российского исследования, выполненного на кафедре оториноларингологии педиатрического факультета РНИМУ им. Н.И. Пирогова, показали, что частота именно бактериального синусита выше, чем указано в европейском согласительном документе. Более того, у детей встречается и вирусный, и вирусно-бактериальный, и микробиологически негативный синусит.
В то же время исследование аспиратов из околоносовых пазух демонстрирует, что в ряде случаев встречается так называемый микробиологически негативный синусит. Кроме того, результаты российского исследования, выполненного на кафедре оториноларингологии педиатрического факультета РНИМУ им. Н.И. Пирогова, показали, что частота именно бактериального синусита выше, чем указано в европейском согласительном документе. Более того, у детей встречается и вирусный, и вирусно-бактериальный, и микробиологически негативный синусит.

 Системная антибактериальная терапия показана при среднетяжелой или тяжелой форме синусита, при легкой – только в случае рецидивирующей инфекции верхних дыхательных путей и клинической симптоматике более 5–7 дней.
Системная антибактериальная терапия показана при среднетяжелой или тяжелой форме синусита, при легкой – только в случае рецидивирующей инфекции верхних дыхательных путей и клинической симптоматике более 5–7 дней.

 Он используется для орошения и промывания полости носа, рта и горла.
Он используется для орошения и промывания полости носа, рта и горла.


 Прежде всего сегодня следует отказаться от устаревшего термина «ангина» и пользоваться терминами «стрептококковый тонзиллит» или «острый тонзиллит, вызванный другими неуточненными возбудителями».
Прежде всего сегодня следует отказаться от устаревшего термина «ангина» и пользоваться терминами «стрептококковый тонзиллит» или «острый тонзиллит, вызванный другими неуточненными возбудителями».
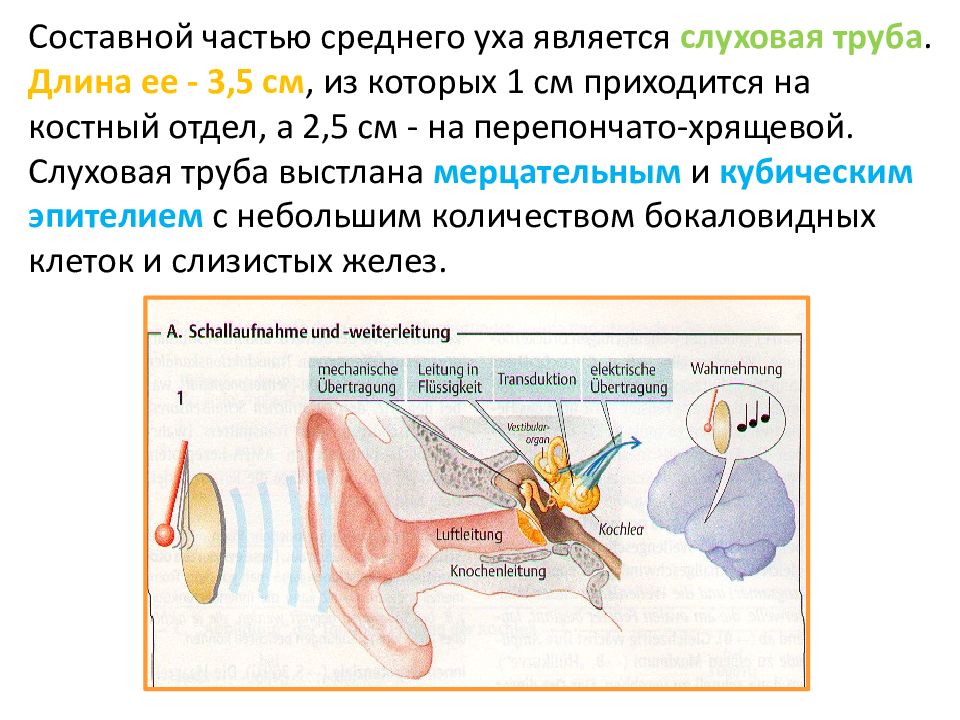
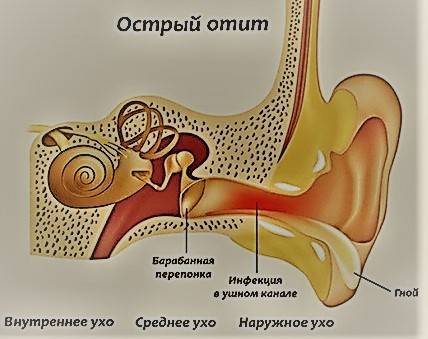
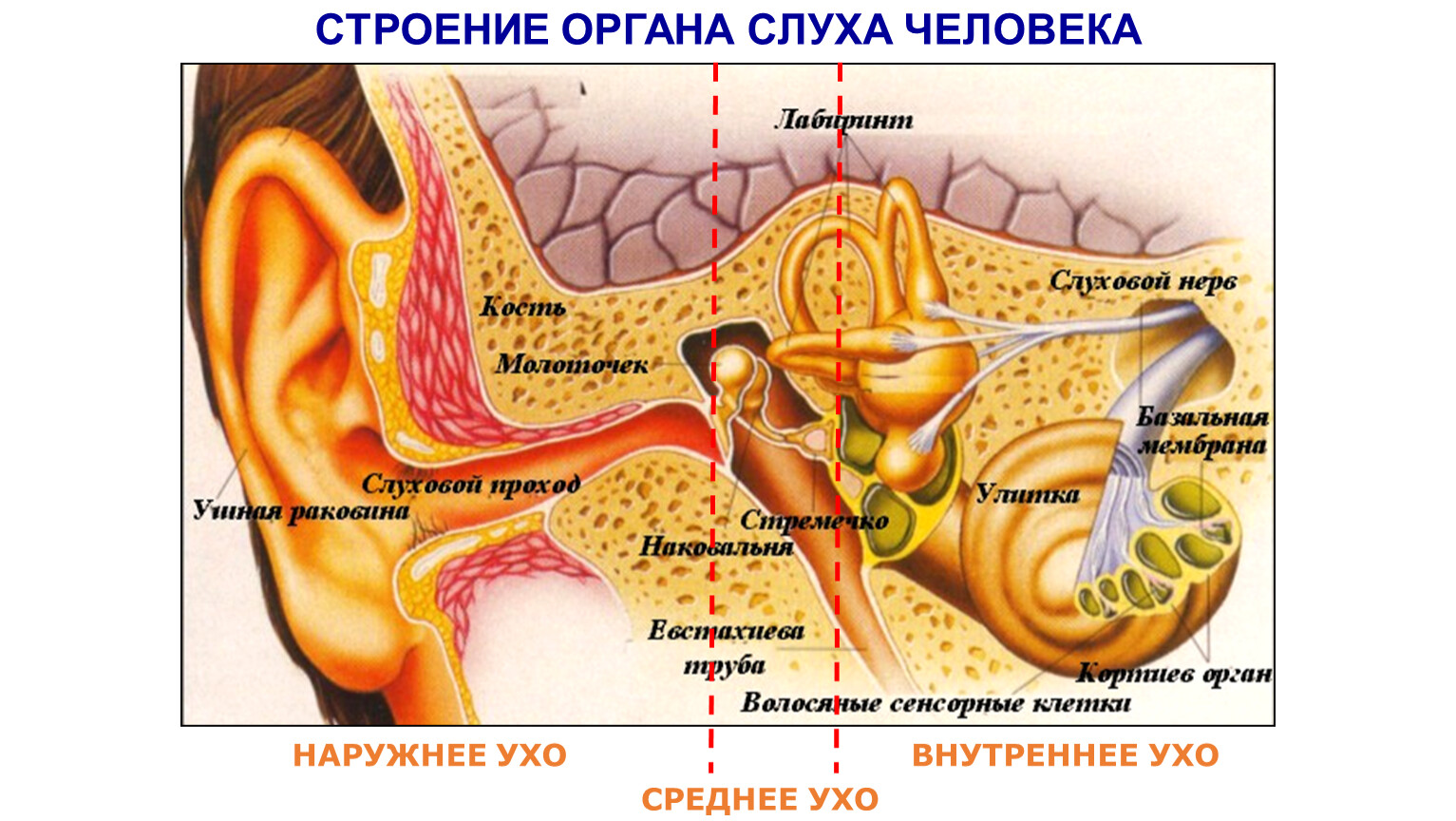 Но процесс можно ускорить, сделайте несколько таких движений, как будто вы глотаете.
Но процесс можно ускорить, сделайте несколько таких движений, как будто вы глотаете. Опасность представляют осложнения и последствия неправильного лечения в виде последующего снижения слуха.
Опасность представляют осложнения и последствия неправильного лечения в виде последующего снижения слуха. Если не получается, то нужна консультация специалиста.
Если не получается, то нужна консультация специалиста. Как правильно удалить воду из уха, не травмировав ушную раковину?
Как правильно удалить воду из уха, не травмировав ушную раковину?
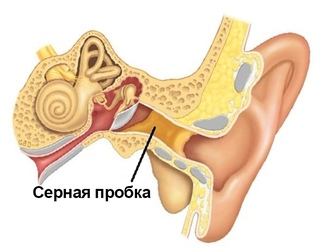 И лечить их нужно по-разному.
И лечить их нужно по-разному.
 В нем вода и скапливается, пройти дальше она не может, путь жидкости перекрывает барабанная перепонка. За этой прочной преградой во глубине кости кроется среднее ухо, далее — внутреннее ухо.
В нем вода и скапливается, пройти дальше она не может, путь жидкости перекрывает барабанная перепонка. За этой прочной преградой во глубине кости кроется среднее ухо, далее — внутреннее ухо.
 Это бывает во время ныряния или если «хлебнуть» воду носом. Если жидкость дойдет до среднего уха и задержится там, то заложенность уха и прострелы вам гарантированы. Такое «ухо пловца» будет посерьезнее воды в наружном слуховом проходе. Но все-таки избавиться от такой воды можно.
Это бывает во время ныряния или если «хлебнуть» воду носом. Если жидкость дойдет до среднего уха и задержится там, то заложенность уха и прострелы вам гарантированы. Такое «ухо пловца» будет посерьезнее воды в наружном слуховом проходе. Но все-таки избавиться от такой воды можно.
 Он быстро впитает в себя воду.
Он быстро впитает в себя воду.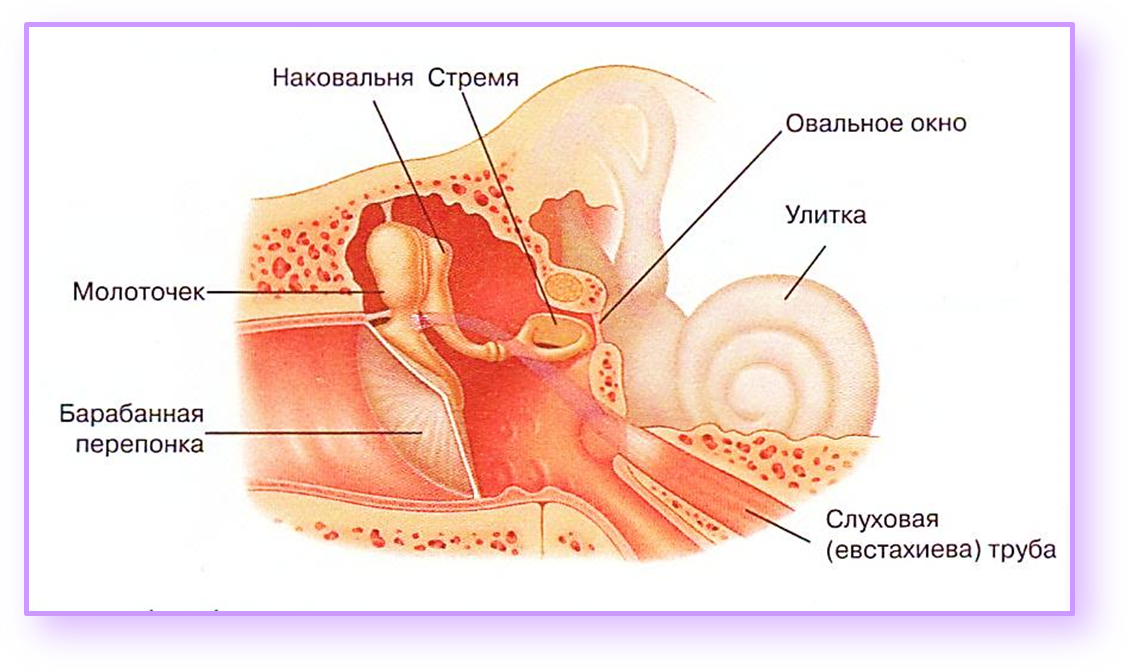 Вода в водоемах не стерильная, и такой вариант развития событий возможен.
Вода в водоемах не стерильная, и такой вариант развития событий возможен.
 За ней находится небольшая полость в черепе с тремя косточками, проводящими звуковые колебания от перепонки к нервам. Поскольку барабанная перепонка прочная, крепкая и непроницаемая, проникнуть сквозь неё в среднее ухо вода не может. Она туда попадает только окольным путём: сначала в нос, потом — в длинные узкие Евстахиевы трубы. Они соединяют полость носа и среднее ухо. И их главная роль — выравнивать давление с обеих сторон барабанной перепонки. Так что вода в среднее ухо попадает только в том случае, если она заполнила полость носа. Это бывает при нырянии или если вы наглотались воды. Главный признак — ощущение воды, попавшей глубоко в нос и глотку, — трудно не заметить. В этом случае нужно обратиться к отоларингологу.
За ней находится небольшая полость в черепе с тремя косточками, проводящими звуковые колебания от перепонки к нервам. Поскольку барабанная перепонка прочная, крепкая и непроницаемая, проникнуть сквозь неё в среднее ухо вода не может. Она туда попадает только окольным путём: сначала в нос, потом — в длинные узкие Евстахиевы трубы. Они соединяют полость носа и среднее ухо. И их главная роль — выравнивать давление с обеих сторон барабанной перепонки. Так что вода в среднее ухо попадает только в том случае, если она заполнила полость носа. Это бывает при нырянии или если вы наглотались воды. Главный признак — ощущение воды, попавшей глубоко в нос и глотку, — трудно не заметить. В этом случае нужно обратиться к отоларингологу.
 Вода рассасывается, воспаление уходит, и инфекция не развивается.
Вода рассасывается, воспаление уходит, и инфекция не развивается. Клизму лучше взять не маленькую детскую, а побольше и с мягким резиновым носиком, а не пластмассовым. Промывая ухо, наклоните голову, чтобы остатки пробки легче вытекали с водой. Часто пробка не поддаётся, и её предварительно нужно ещё больше размягчить, для этого используют такие препараты, как «А-Церумен», «Ремо-Вакс» или перекись водорода. После этого нужно обязательно осушить уши длинной тонкой скрученной ватой.
Клизму лучше взять не маленькую детскую, а побольше и с мягким резиновым носиком, а не пластмассовым. Промывая ухо, наклоните голову, чтобы остатки пробки легче вытекали с водой. Часто пробка не поддаётся, и её предварительно нужно ещё больше размягчить, для этого используют такие препараты, как «А-Церумен», «Ремо-Вакс» или перекись водорода. После этого нужно обязательно осушить уши длинной тонкой скрученной ватой.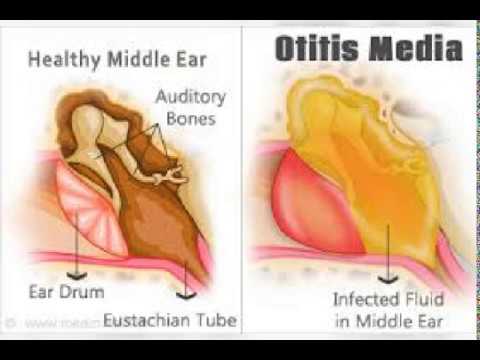 А поскольку вода скапливается глубоко, попытки достать её ватной палочкой часто приводят к травматизации слухового прохода или барабанной перепонки. Всё это заканчивается воспалением и лечением у врача».
А поскольку вода скапливается глубоко, попытки достать её ватной палочкой часто приводят к травматизации слухового прохода или барабанной перепонки. Всё это заканчивается воспалением и лечением у врача». Отдельно слабая боль может говорить не об отите, а, к примеру, о заболевании зубов.
Отдельно слабая боль может говорить не об отите, а, к примеру, о заболевании зубов.
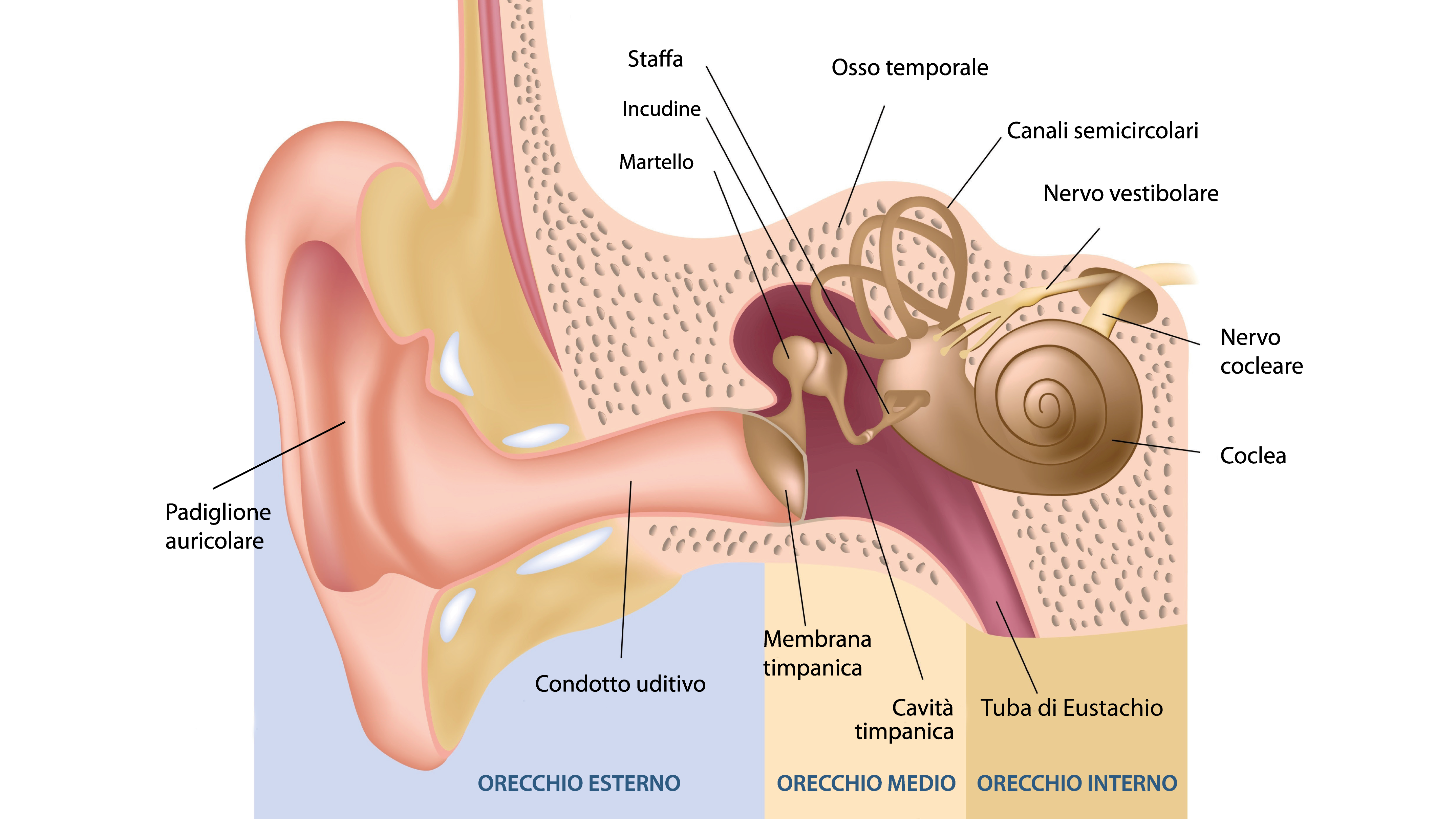
 Воспалительный процесс в тканях имеет бактериальную природу и имеет следующие признаки:
Воспалительный процесс в тканях имеет бактериальную природу и имеет следующие признаки:
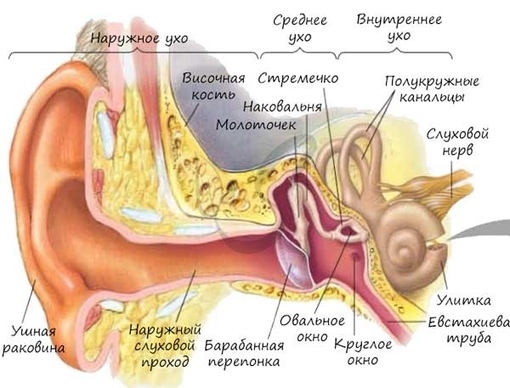
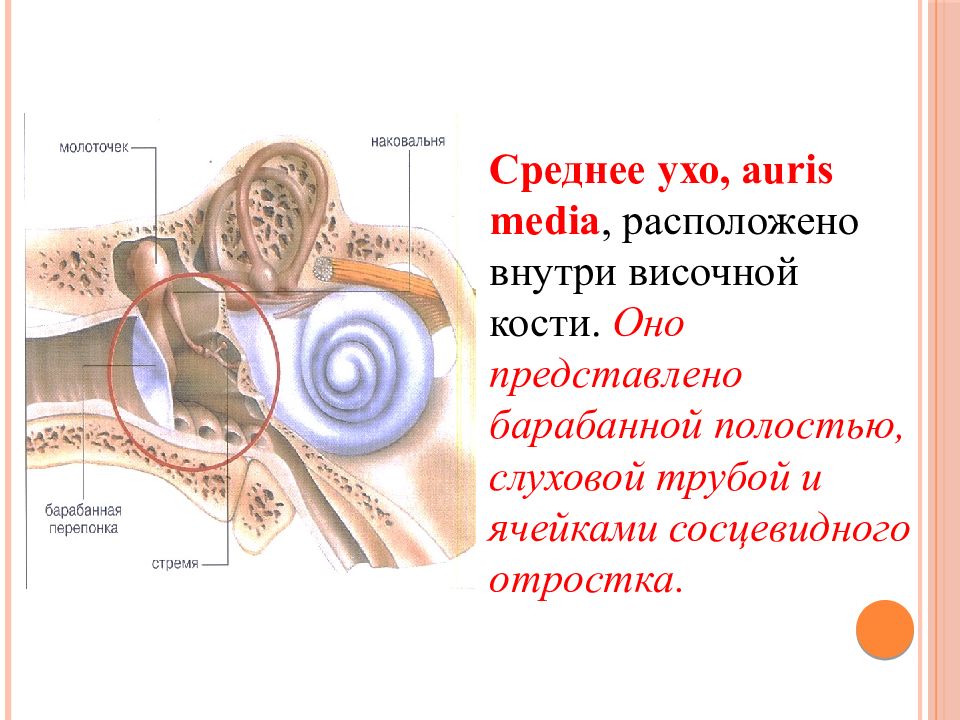

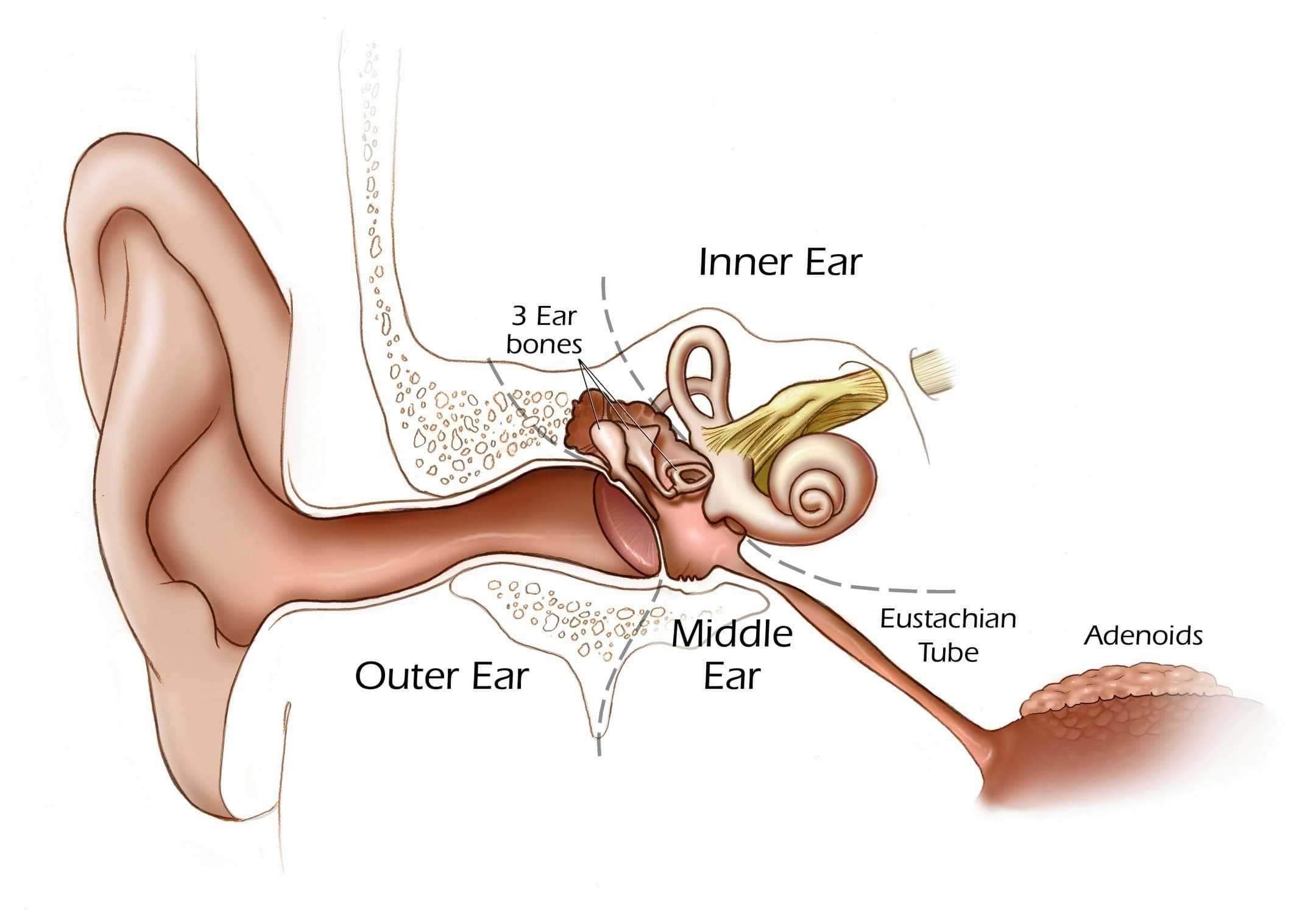 Исключением может быть только томография. Дополнительно пациенту назначается проверка слуха, а также мазок из ушной раковины.
Исключением может быть только томография. Дополнительно пациенту назначается проверка слуха, а также мазок из ушной раковины.
 Если после купания у вас заложило ухо, то скорее всего в него просто попала вода. Затекает вода в наружное ухо и в норме выливается обратно. Но под воздействием определенных причин это не всегда происходит, к ним можно отнести: изогнутый слуховой проход, анатомические аномалии, травмы. При перфорации барабанной перепонки жидкость может даже проникнуть в отдел среднего уха;
Если после купания у вас заложило ухо, то скорее всего в него просто попала вода. Затекает вода в наружное ухо и в норме выливается обратно. Но под воздействием определенных причин это не всегда происходит, к ним можно отнести: изогнутый слуховой проход, анатомические аномалии, травмы. При перфорации барабанной перепонки жидкость может даже проникнуть в отдел среднего уха; Иногда даже использование шампуня может спровоцировать реакцию. А как известно, раздраженная кожа уязвима к атакам патогенов.
Иногда даже использование шампуня может спровоцировать реакцию. А как известно, раздраженная кожа уязвима к атакам патогенов.
 Для расправления слухового прохода ушную раковину оттягивают вниз и назад. После использования следует полежать в течении десяти минут, а затем повторить процедуру со вторым ухом. Слуховой ход не следует закрывать ватой, иначе лекарство может впитаться;
Для расправления слухового прохода ушную раковину оттягивают вниз и назад. После использования следует полежать в течении десяти минут, а затем повторить процедуру со вторым ухом. Слуховой ход не следует закрывать ватой, иначе лекарство может впитаться; Рассказывает Хабиев Камиль Наильевич. Лечение кариеса без сверления — методика ICON. Что такое технология R2Gate? Что такое технология APRF и IPRF?
Рассказывает Хабиев Камиль Наильевич. Лечение кариеса без сверления — методика ICON. Что такое технология R2Gate? Что такое технология APRF и IPRF? В частности ухо имеет три важных отдела, у каждого из них свои особенности:
В частности ухо имеет три важных отдела, у каждого из них свои особенности:
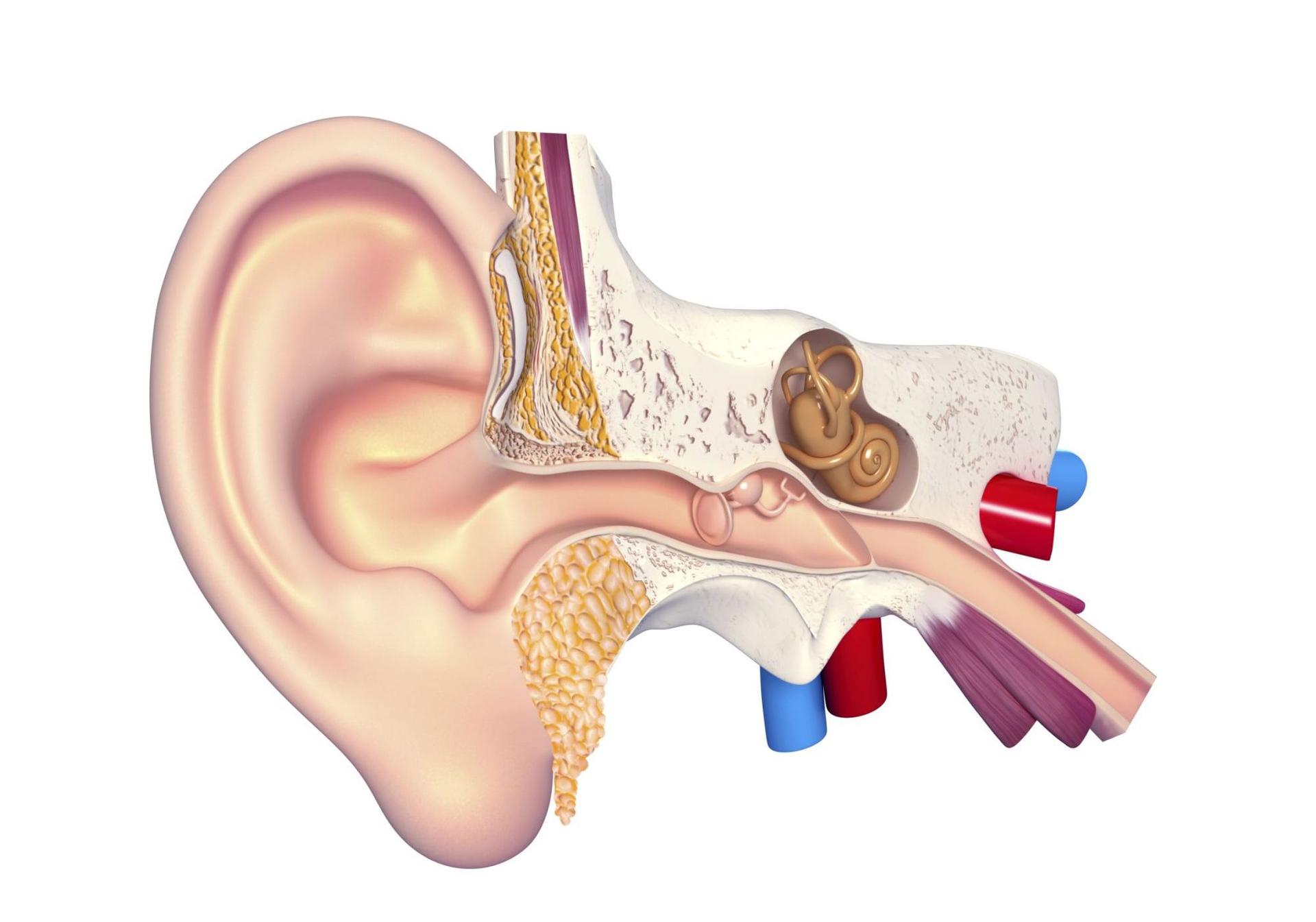 Чтобы вытекла вода, в таком положении нужно попрыгать, стоя на одной ноге. Одновременно с этим нужно тянуть вниз мочку, что призвано помочь выпрямлению слухового канала уха. Те же действия применимы и к взрослым людям;
Чтобы вытекла вода, в таком положении нужно попрыгать, стоя на одной ноге. Одновременно с этим нужно тянуть вниз мочку, что призвано помочь выпрямлению слухового канала уха. Те же действия применимы и к взрослым людям; Участие в таких упражнениях определенных мышц позволит добиться выведения воды из уха;
Участие в таких упражнениях определенных мышц позволит добиться выведения воды из уха;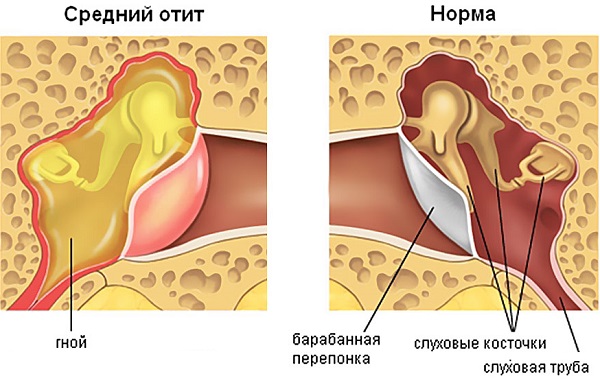 Если вода была загрязнена, то это дополняет картину возможным развитием инфекции.
Если вода была загрязнена, то это дополняет картину возможным развитием инфекции. Если своевременно диагностировать заболевание, то лечение не будет сопряжено со сложностями. В противном случае хроническая форма станет осложнением заболевания.
Если своевременно диагностировать заболевание, то лечение не будет сопряжено со сложностями. В противном случае хроническая форма станет осложнением заболевания.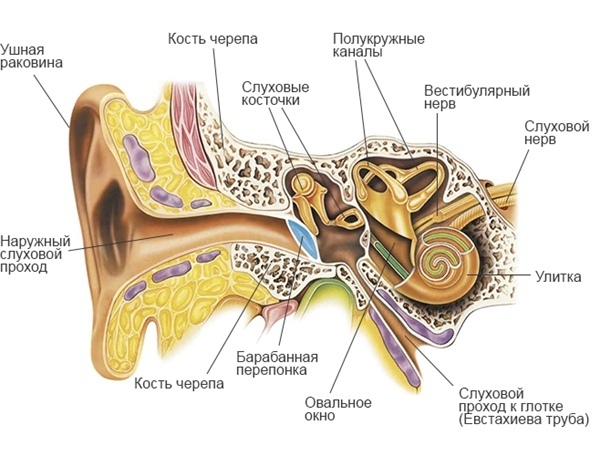 В норме, если вода и попала в ваше ухо, то она легко удаляется из наружного прохода так, что и делать ничего при этом не надо и никаких последствий не будет. Вредным для здоровья может оказаться жидкость, которая регулярно затекает в ушной канал и длительно там находится.
В норме, если вода и попала в ваше ухо, то она легко удаляется из наружного прохода так, что и делать ничего при этом не надо и никаких последствий не будет. Вредным для здоровья может оказаться жидкость, которая регулярно затекает в ушной канал и длительно там находится.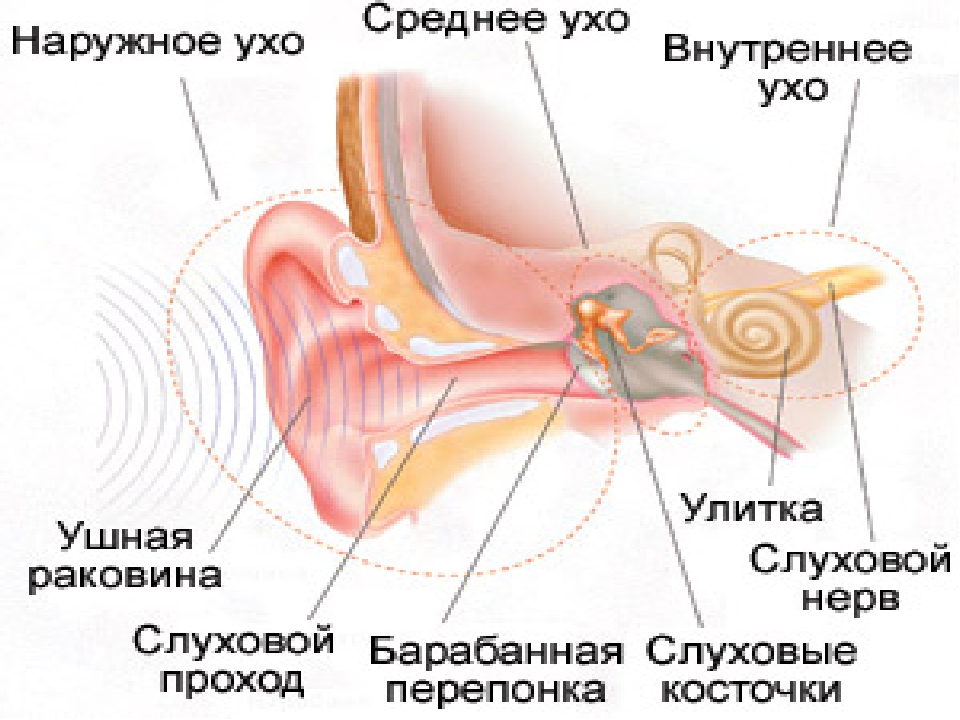 Вода испаряется, не оставляя никаких последствий в ухе. Но в течение нескольких минут в нем будет неприятное ощущение, будто его заложило.
Вода испаряется, не оставляя никаких последствий в ухе. Но в течение нескольких минут в нем будет неприятное ощущение, будто его заложило. С этим нужно что-то делать.
С этим нужно что-то делать.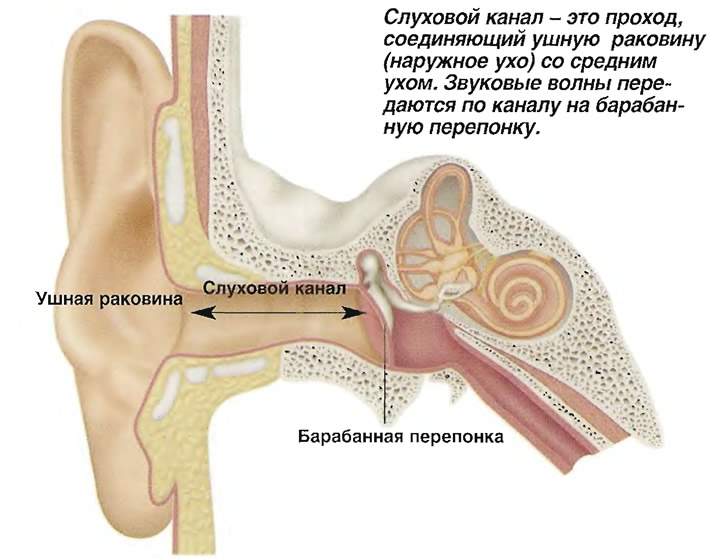
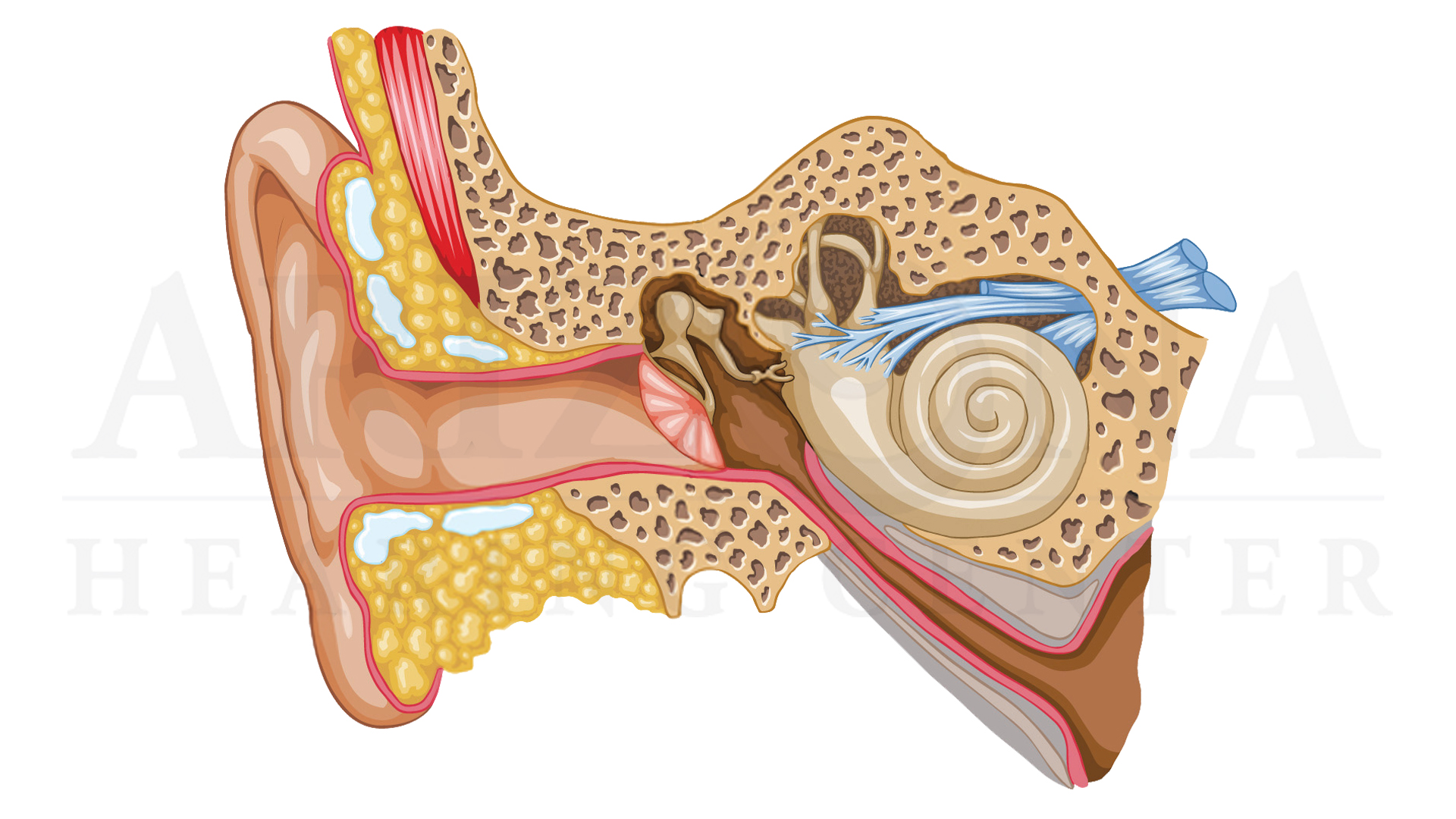
 Ухо при этом очень сильно болит. Неприятные ощущения могут затронуть и нос. Требуется серьезное лечение. Но как удалить воду из уха и не навредить себе?
Ухо при этом очень сильно болит. Неприятные ощущения могут затронуть и нос. Требуется серьезное лечение. Но как удалить воду из уха и не навредить себе?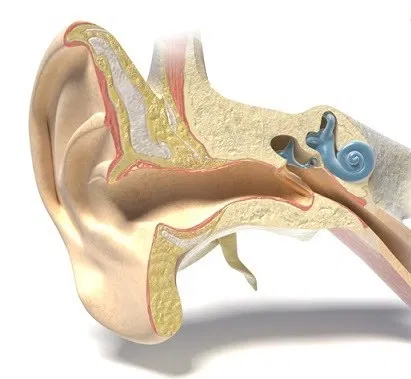
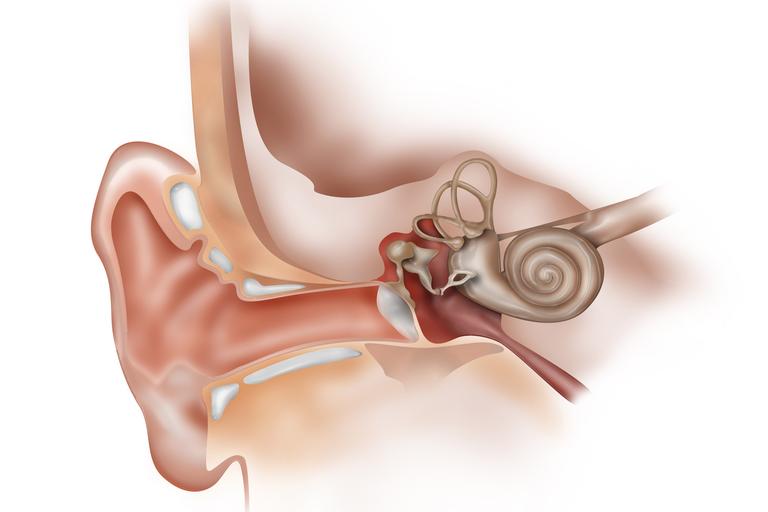 А впереди еще несколько дней отдыха, которые никто не захочет провести болея. А болеть придется, ведь попадание воды в уши, имеет серьезные последствия.
А впереди еще несколько дней отдыха, которые никто не захочет провести болея. А болеть придется, ведь попадание воды в уши, имеет серьезные последствия.



 Такая неприятность может возникнуть у каждого. Необходимо знать, что делать, если в ухо попала вода и это вызывает дискомфорт. Наиболее подвержены этому дети: летняя пора манит солнцем, морем или речкой, все стремятся на пляж, но даже посещение бассейна или аквапарка может закончиться тем, что болит ухо после купания. Если слуховой орган в полном порядке, то его физиологическое строение задержит попадание жидкости внутрь. Но все равно важно знать родителям и научить детей правильному оказанию первой помощи себе или друзьям. Играя, ребенок часто не замечает возможной опасности, и родителям нужно обязательно осматривать его уши и расспрашивать, не оказалась ли в них вода или посторонние предметы.
Такая неприятность может возникнуть у каждого. Необходимо знать, что делать, если в ухо попала вода и это вызывает дискомфорт. Наиболее подвержены этому дети: летняя пора манит солнцем, морем или речкой, все стремятся на пляж, но даже посещение бассейна или аквапарка может закончиться тем, что болит ухо после купания. Если слуховой орган в полном порядке, то его физиологическое строение задержит попадание жидкости внутрь. Но все равно важно знать родителям и научить детей правильному оказанию первой помощи себе или друзьям. Играя, ребенок часто не замечает возможной опасности, и родителям нужно обязательно осматривать его уши и расспрашивать, не оказалась ли в них вода или посторонние предметы.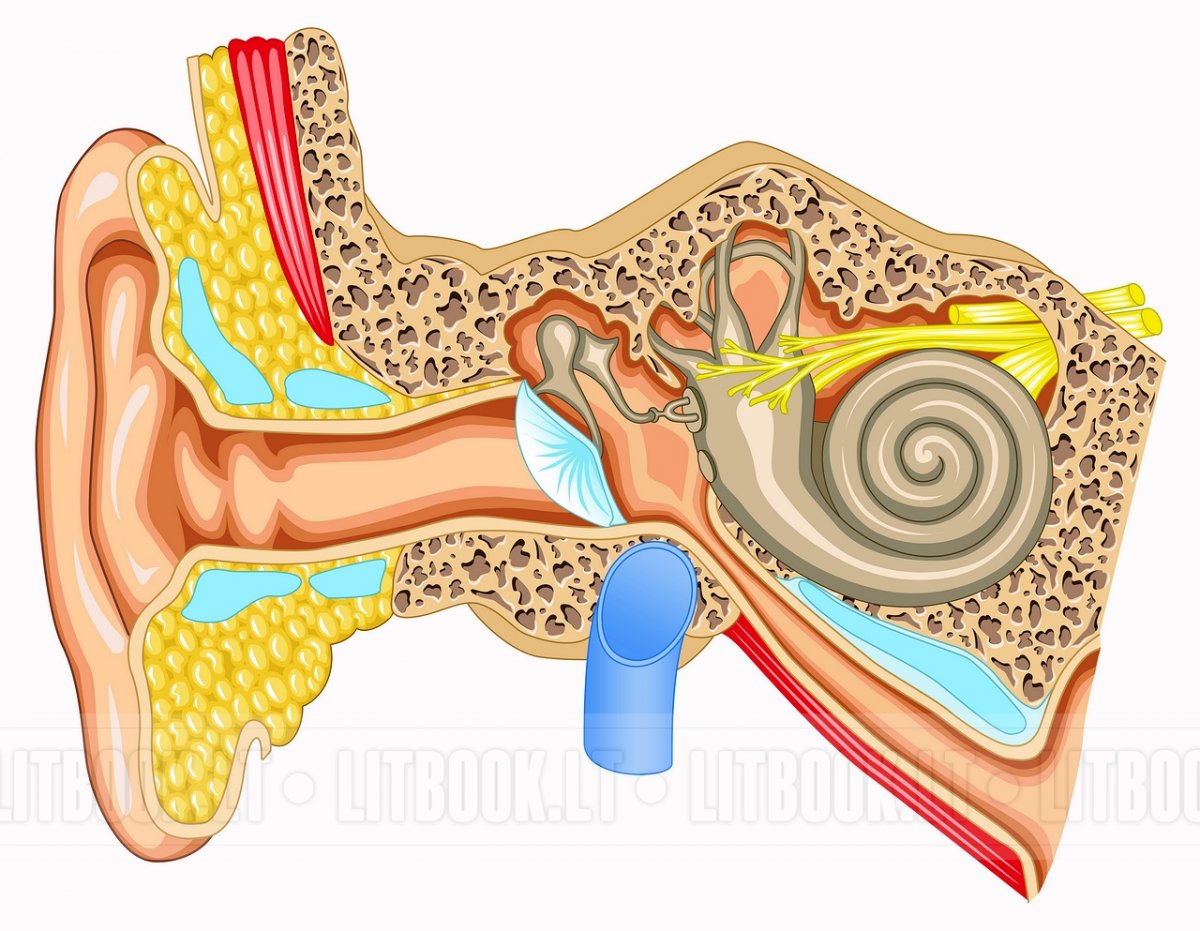

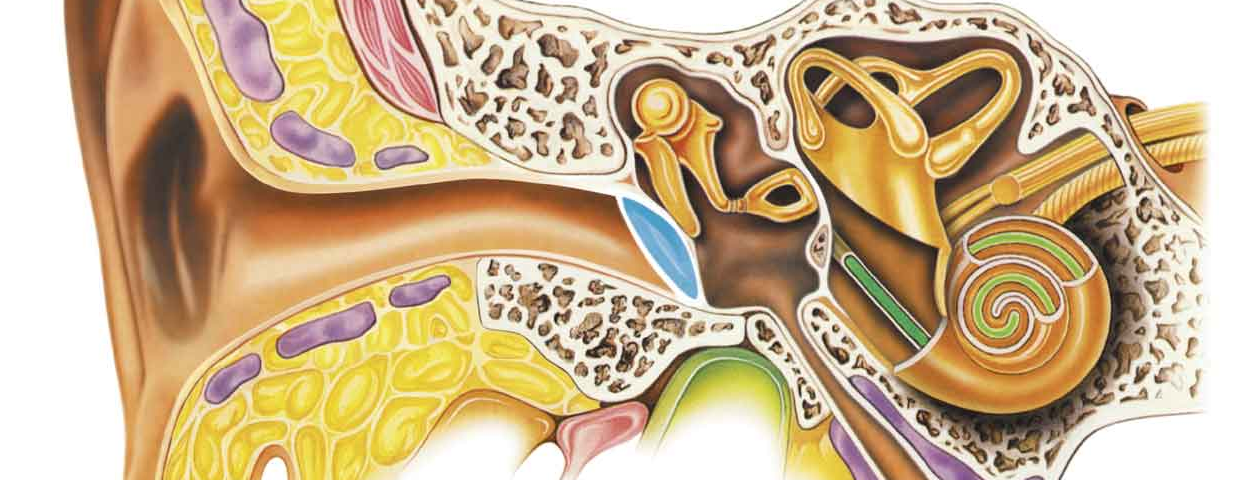
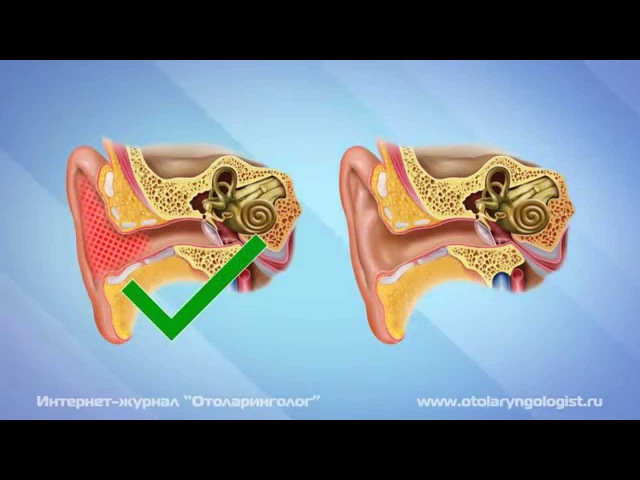 Специалисты используют термин «ухо пловца», когда диагностируют попадание жидкости в ушную раковину, человек ощущает шум и бульканье, шевеля головой.
Специалисты используют термин «ухо пловца», когда диагностируют попадание жидкости в ушную раковину, человек ощущает шум и бульканье, шевеля головой.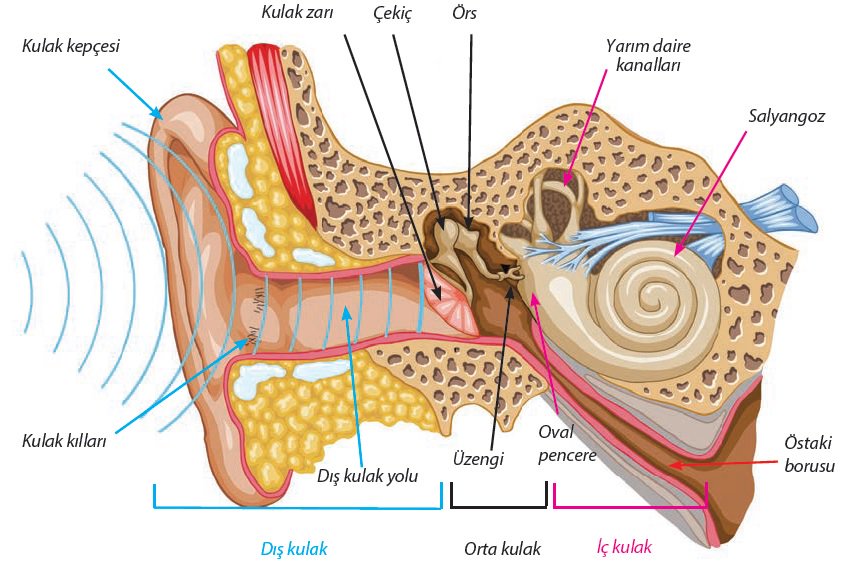 Это может произойти после приема душа, или посещения бассейна, а также различных водоемов.
Это может произойти после приема душа, или посещения бассейна, а также различных водоемов.

 Для безопасности собственного здоровья люди стремятся как можно больше раз промыть носовой проход, дабы очистить его от вредоносных бактерий и заложенности. Прежде чем делать промывку носа нужно помнить:
Для безопасности собственного здоровья люди стремятся как можно больше раз промыть носовой проход, дабы очистить его от вредоносных бактерий и заложенности. Прежде чем делать промывку носа нужно помнить: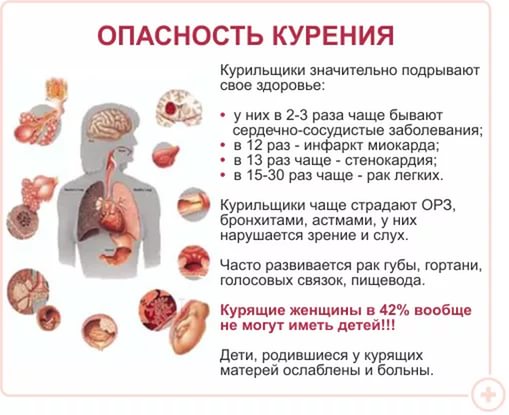
 Они также зависят от индивидуальных особенностей организма курящего человека, от состояния его иммунной системы, от формы течения заболевания и степени тяжести его течения. Как правило, у тех людей, у которых чувствительность бронхов выше, чем у остальных, бронхит данноготипа принимает весьма тяжелую форму течения — бронхиальную обструкцию. При ней у больного человека развивается прогрессирующее сужение бронхов. Итак:
Они также зависят от индивидуальных особенностей организма курящего человека, от состояния его иммунной системы, от формы течения заболевания и степени тяжести его течения. Как правило, у тех людей, у которых чувствительность бронхов выше, чем у остальных, бронхит данноготипа принимает весьма тяжелую форму течения — бронхиальную обструкцию. При ней у больного человека развивается прогрессирующее сужение бронхов. Итак: Этот признак также весьма красноречиво свидетельствует о том, что, скорее всего, курильщик уже заработал себе хронический бронхит. И ему стоит задуматься о своем здоровье.
Этот признак также весьма красноречиво свидетельствует о том, что, скорее всего, курильщик уже заработал себе хронический бронхит. И ему стоит задуматься о своем здоровье. Ее прямым следствием становится комплекс весьма неприятных мучительных симптомов, при отсутствии необходимого лечения — инвалидность и даже преждевременная смерть.
Ее прямым следствием становится комплекс весьма неприятных мучительных симптомов, при отсутствии необходимого лечения — инвалидность и даже преждевременная смерть.
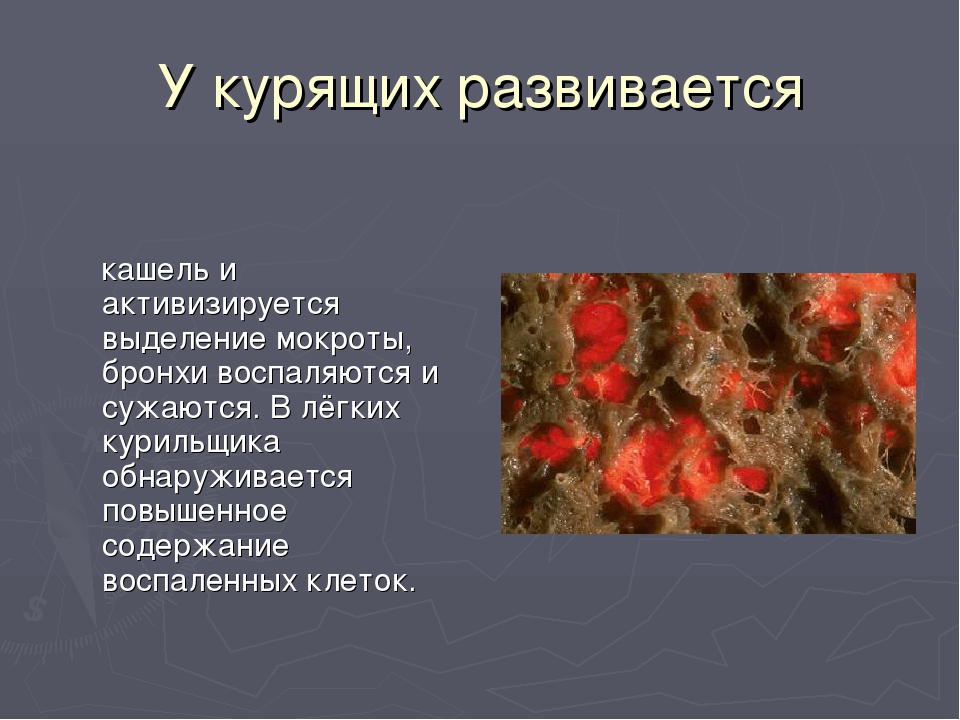 Конечно же, в особо тяжелых случаях путем отказа от сигарет избавиться от болезни вряд ли удастся, однако предотвратить дальнейшее прогрессирование болезни и облегчить ее течение путем отказа от сигарет.
Конечно же, в особо тяжелых случаях путем отказа от сигарет избавиться от болезни вряд ли удастся, однако предотвратить дальнейшее прогрессирование болезни и облегчить ее течение путем отказа от сигарет.
 Дефицит табака проявляется психическими и поведенческими расстройствами, дисфункцией органов дыхания: одышкой, кашлем, дыхательной недостаточностью.
Дефицит табака проявляется психическими и поведенческими расстройствами, дисфункцией органов дыхания: одышкой, кашлем, дыхательной недостаточностью. Респираторные инфекции частая, но не единственная причина появления кашля. Отчасти неприятный симптом провоцирует злоупотребление никотином.
Респираторные инфекции частая, но не единственная причина появления кашля. Отчасти неприятный симптом провоцирует злоупотребление никотином.


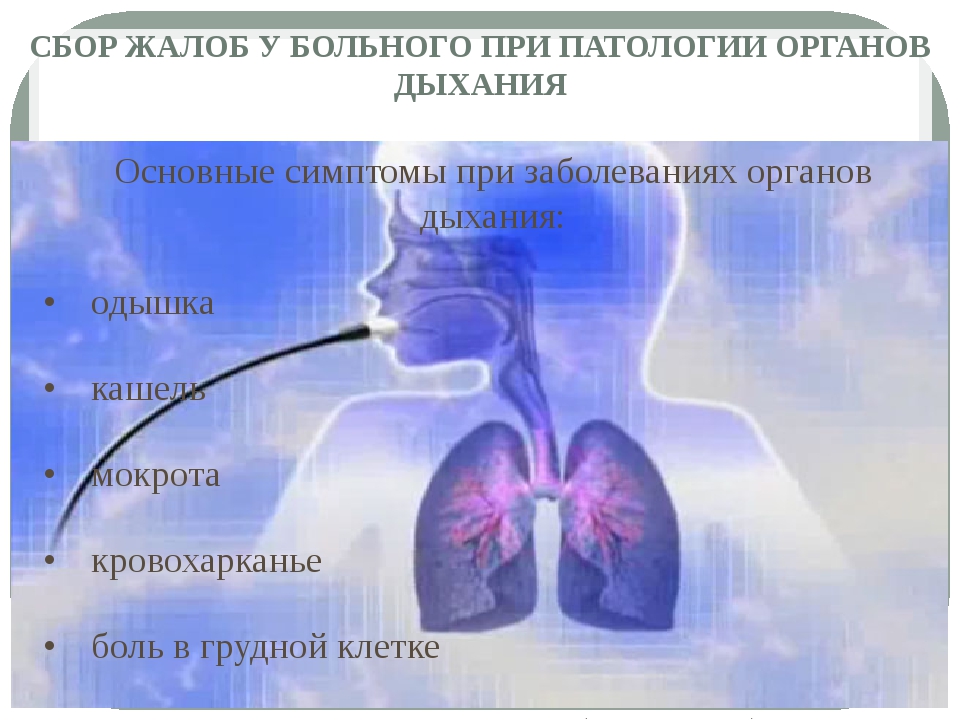 Ослабленный иммунитет в комплексе с холодным воздухом увеличивают риск развития респираторных инфекций.
Ослабленный иммунитет в комплексе с холодным воздухом увеличивают риск развития респираторных инфекций. Эффект очень кратковременный и мнимый.
Эффект очень кратковременный и мнимый.

 В домашних условиях можно заваривать цветки липы, а также трехцветной фиалки, чтобы потом делать из них настой.
В домашних условиях можно заваривать цветки липы, а также трехцветной фиалки, чтобы потом делать из них настой. Вредная привычка выступает в качестве основной причины развития хронического бронхита и бронхиальной астмы.
Вредная привычка выступает в качестве основной причины развития хронического бронхита и бронхиальной астмы.
 Кашель у курильщиков возникает в большинстве случаев при развитии одной болезни — бронхита. Те, кто курит, страдают от этого заболевания в несколько раз чаще, чем те, кто не являются приверженцами этой привычки.
Кашель у курильщиков возникает в большинстве случаев при развитии одной болезни — бронхита. Те, кто курит, страдают от этого заболевания в несколько раз чаще, чем те, кто не являются приверженцами этой привычки. Нарушаются функции легких и ситуация ухудшается с каждой новой выкуренной сигаретой. Особый вред наносят сигареты низкого качества, не имеющие фильтра, а также самокрутки и дешевые папиросы.
Нарушаются функции легких и ситуация ухудшается с каждой новой выкуренной сигаретой. Особый вред наносят сигареты низкого качества, не имеющие фильтра, а также самокрутки и дешевые папиросы. Бронхит станет хроническим, будет тяжелее дышать и начнет повышаться температура тела.
Бронхит станет хроническим, будет тяжелее дышать и начнет повышаться температура тела.

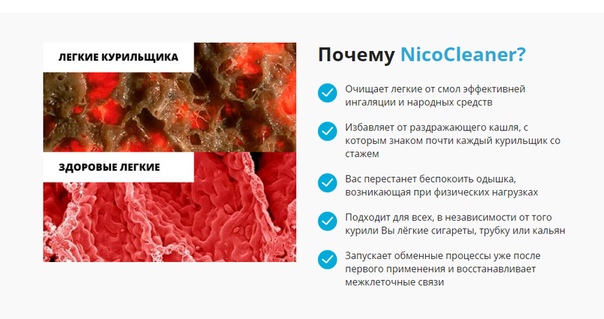 Усилий для откашливания приходиться применять в большем количестве. Нехватка воздуха, тошнота, большее количество мокроты и выраженная, колющая боль – явные признаки осложнений!
Усилий для откашливания приходиться применять в большем количестве. Нехватка воздуха, тошнота, большее количество мокроты и выраженная, колющая боль – явные признаки осложнений!
 Так, например, заработанный кашель от курения сигарет может потерпеть несколько метаморфоз от бронхита к эмфиземе и раку лёгких. Более того, сбои в работе в лёгких могут привести к нарушению работы сердца. Слышали когда-нибудь про «легочное сердце»? Чтобы не узнать этого, принимайте меры.
Так, например, заработанный кашель от курения сигарет может потерпеть несколько метаморфоз от бронхита к эмфиземе и раку лёгких. Более того, сбои в работе в лёгких могут привести к нарушению работы сердца. Слышали когда-нибудь про «легочное сердце»? Чтобы не узнать этого, принимайте меры.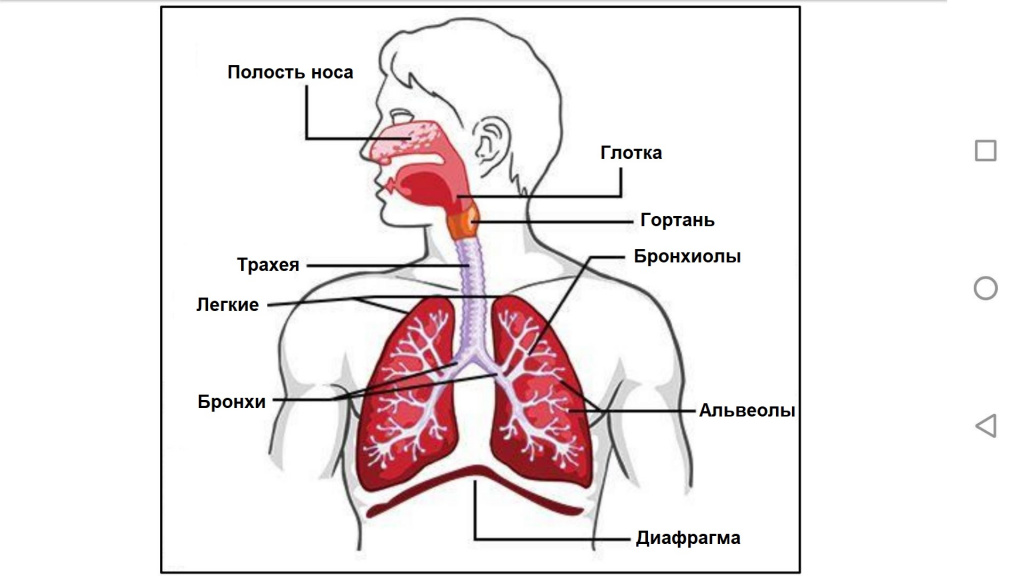
 Поэтому назначать лекарства себе самостоятельно категорически не рекомендуется.
Поэтому назначать лекарства себе самостоятельно категорически не рекомендуется.

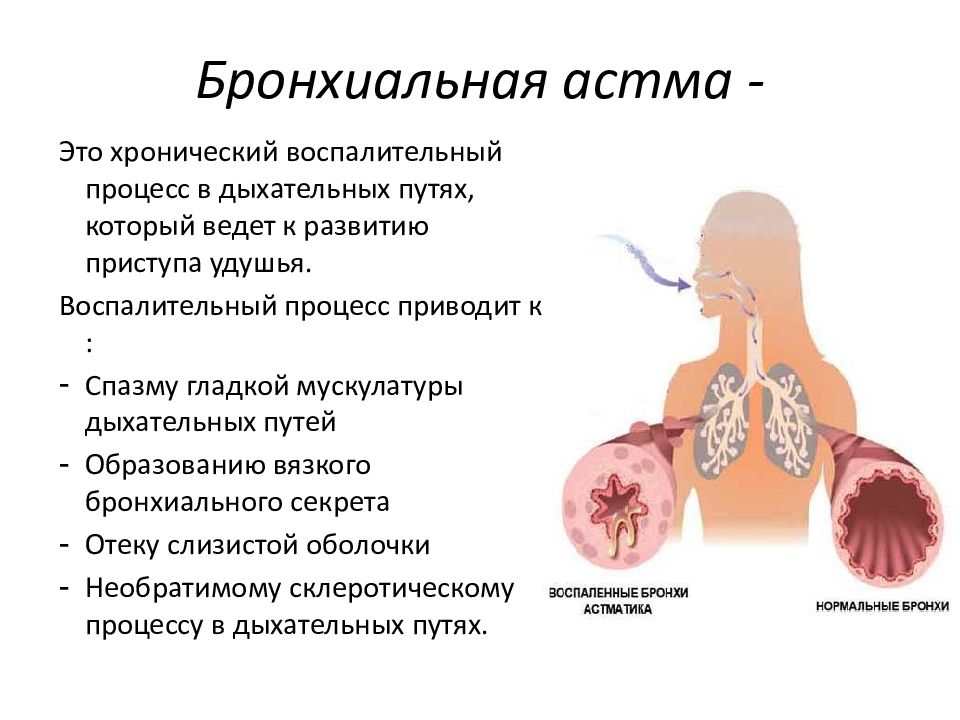 Со временем, постоянные такие действия приводят к нарушениям работы дыхательной и сердечно – сосудистой систем.
Со временем, постоянные такие действия приводят к нарушениям работы дыхательной и сердечно – сосудистой систем. Последние 2 считаются безопасными, не содержат примесей. В теории, они могут спровоцировать неприятные ощущения, если у курильщика присутствует аллергия. Аллергия чаще проявляется на пропиленгликоль.
Последние 2 считаются безопасными, не содержат примесей. В теории, они могут спровоцировать неприятные ощущения, если у курильщика присутствует аллергия. Аллергия чаще проявляется на пропиленгликоль. Никотин начинает оказывать свое пагубное влияние уже тогда, когда попадает в носоглотку. Поверхность этой полости покрыта реснитчатым эпителием. Эти микрореснички служат защитным барьером: препятствуют попаданию инородных частиц в последующие отделы дыхательной системы. Под влиянием никотина реснички атрофируются, и защитные свойства ткани ослабляются.
Никотин начинает оказывать свое пагубное влияние уже тогда, когда попадает в носоглотку. Поверхность этой полости покрыта реснитчатым эпителием. Эти микрореснички служат защитным барьером: препятствуют попаданию инородных частиц в последующие отделы дыхательной системы. Под влиянием никотина реснички атрофируются, и защитные свойства ткани ослабляются. Стимул отказа от курения снизился.
Стимул отказа от курения снизился.
 Это происходит в течение короткого времени.
Это происходит в течение короткого времени.

 Основную часть впитываемых лёгкими испарений составляет вовсе не никотин.
Основную часть впитываемых лёгкими испарений составляет вовсе не никотин.
 На время лечения уберите даже электронную сигарету в дальний ящик;
На время лечения уберите даже электронную сигарету в дальний ящик; Появляется сонливость, которая усиливается с приёмом назначенных лекарств. Возможна температура. Из-за недостатка кислорода и общего состояния организма имеют место быть головные боли.
Появляется сонливость, которая усиливается с приёмом назначенных лекарств. Возможна температура. Из-за недостатка кислорода и общего состояния организма имеют место быть головные боли. Это состояние длится несколько часов.
Это состояние длится несколько часов. Миндалины курящего во время болезни человека могут воспаляться, краснеть и нагнаиваться. Патогенная микрофлора получает благотворные условия, что приведет к эсказаии болезни и осложнениям.
Миндалины курящего во время болезни человека могут воспаляться, краснеть и нагнаиваться. Патогенная микрофлора получает благотворные условия, что приведет к эсказаии болезни и осложнениям. Лечение пойдет быстрее, если вовремя отказаться от курения хотя бы на время.
Лечение пойдет быстрее, если вовремя отказаться от курения хотя бы на время.


 Например, это возможно, если долго курить «трубку мира» в непроветриваемой комнате. Практически у каждого курящего человека наблюдается так называемый кашель курильщика. … Посмотрел статистику запросов по кальяну и увидел такой запрос “можно ли кальян беременным”.
Например, это возможно, если долго курить «трубку мира» в непроветриваемой комнате. Практически у каждого курящего человека наблюдается так называемый кашель курильщика. … Посмотрел статистику запросов по кальяну и увидел такой запрос “можно ли кальян беременным”. Носовые проходы – это начало органов дыхания человека. Отсюда воздух поступает вначале в 4 придаточных пазухи носа, а затем только проходит носоглотку в трахею, бронхи и лёгкие, снабжая кровь нашу кровь кислородом. Что же мешает придаточным пазухам функционировать полноценно? А мешает то, что слизистая, выстилающая ячейки губчатых костей (две лобные и две скуловые кости) отмирает и загнивает, начиная с самого раннего детства и на протяжении всей жизни, переходя в хроническую форму. В результате гной задерживается в придаточных пазухах и через некоторое время начинает выделять в кровь и прямо в мозг гнойные токсины. Отсюда и возникают головные боли и помутнение рассудка во время гайморита.
Носовые проходы – это начало органов дыхания человека. Отсюда воздух поступает вначале в 4 придаточных пазухи носа, а затем только проходит носоглотку в трахею, бронхи и лёгкие, снабжая кровь нашу кровь кислородом. Что же мешает придаточным пазухам функционировать полноценно? А мешает то, что слизистая, выстилающая ячейки губчатых костей (две лобные и две скуловые кости) отмирает и загнивает, начиная с самого раннего детства и на протяжении всей жизни, переходя в хроническую форму. В результате гной задерживается в придаточных пазухах и через некоторое время начинает выделять в кровь и прямо в мозг гнойные токсины. Отсюда и возникают головные боли и помутнение рассудка во время гайморита. ru/.
ru/. Оба этих заболевания вызывают массу осложнений. Ведь поражаются органы, которые являются своеобразными фильтрами, воротами для проникновения микробов — полость носа и миндалины. Как следствие — попавшая инфекция начинает запросто «гулять» по всему организму.
Оба этих заболевания вызывают массу осложнений. Ведь поражаются органы, которые являются своеобразными фильтрами, воротами для проникновения микробов — полость носа и миндалины. Как следствие — попавшая инфекция начинает запросто «гулять» по всему организму.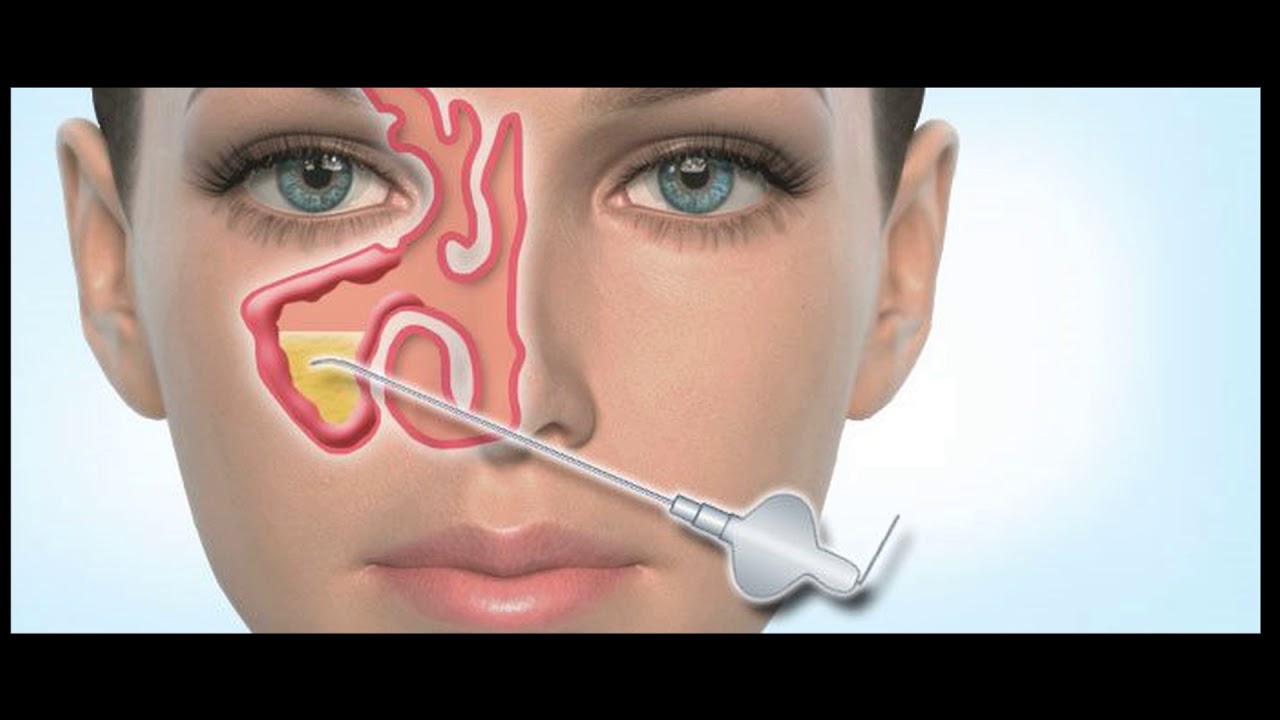 — На помощь приходят лазерные технологии. Они позволяют практически безболезненно и достаточно эффективно уничтожить в очагах инфекции все болезнетворные бактерии, можно сказать, очистить организм. Одним из инновационных методов считается антибактериальная фотодинамическая лазерная терапия, которая как раз и заключается в выявлении очагов инфекции и их полном удалении.
— На помощь приходят лазерные технологии. Они позволяют практически безболезненно и достаточно эффективно уничтожить в очагах инфекции все болезнетворные бактерии, можно сказать, очистить организм. Одним из инновационных методов считается антибактериальная фотодинамическая лазерная терапия, которая как раз и заключается в выявлении очагов инфекции и их полном удалении.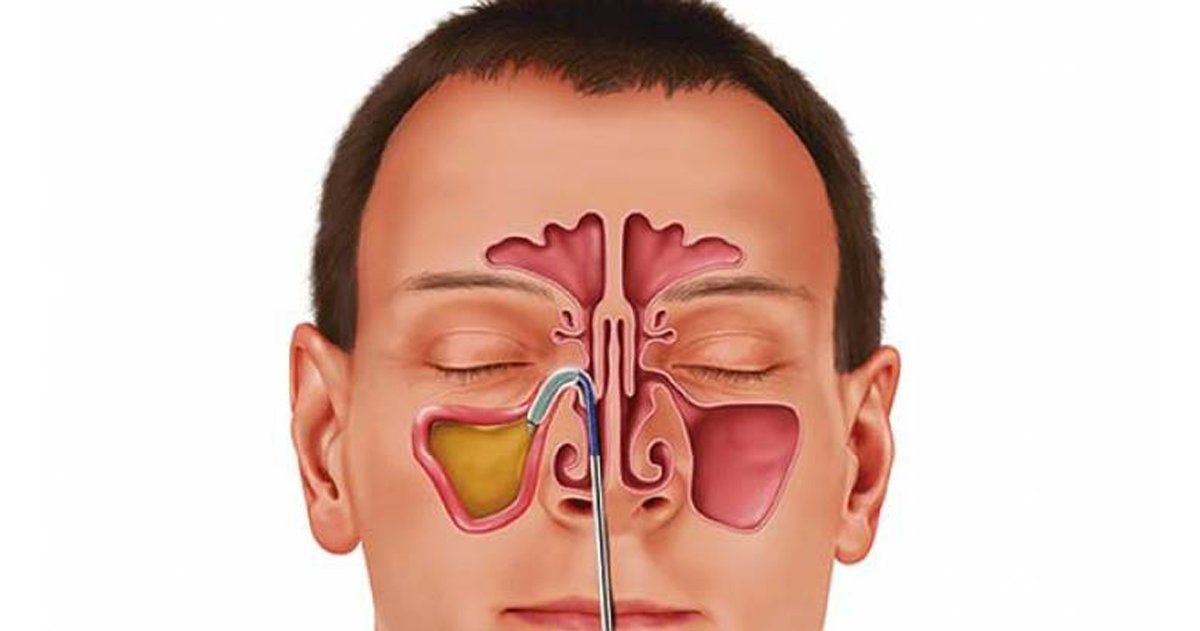 Вся процедура занимает около 1 часа.
Вся процедура занимает около 1 часа. Хорошо зарекомендовавшая себя методика стала развиваться при лечении хронических гнойно-воспалительных процессов и приобрела перспективное направление во всех странах мира.
Хорошо зарекомендовавшая себя методика стала развиваться при лечении хронических гнойно-воспалительных процессов и приобрела перспективное направление во всех странах мира.
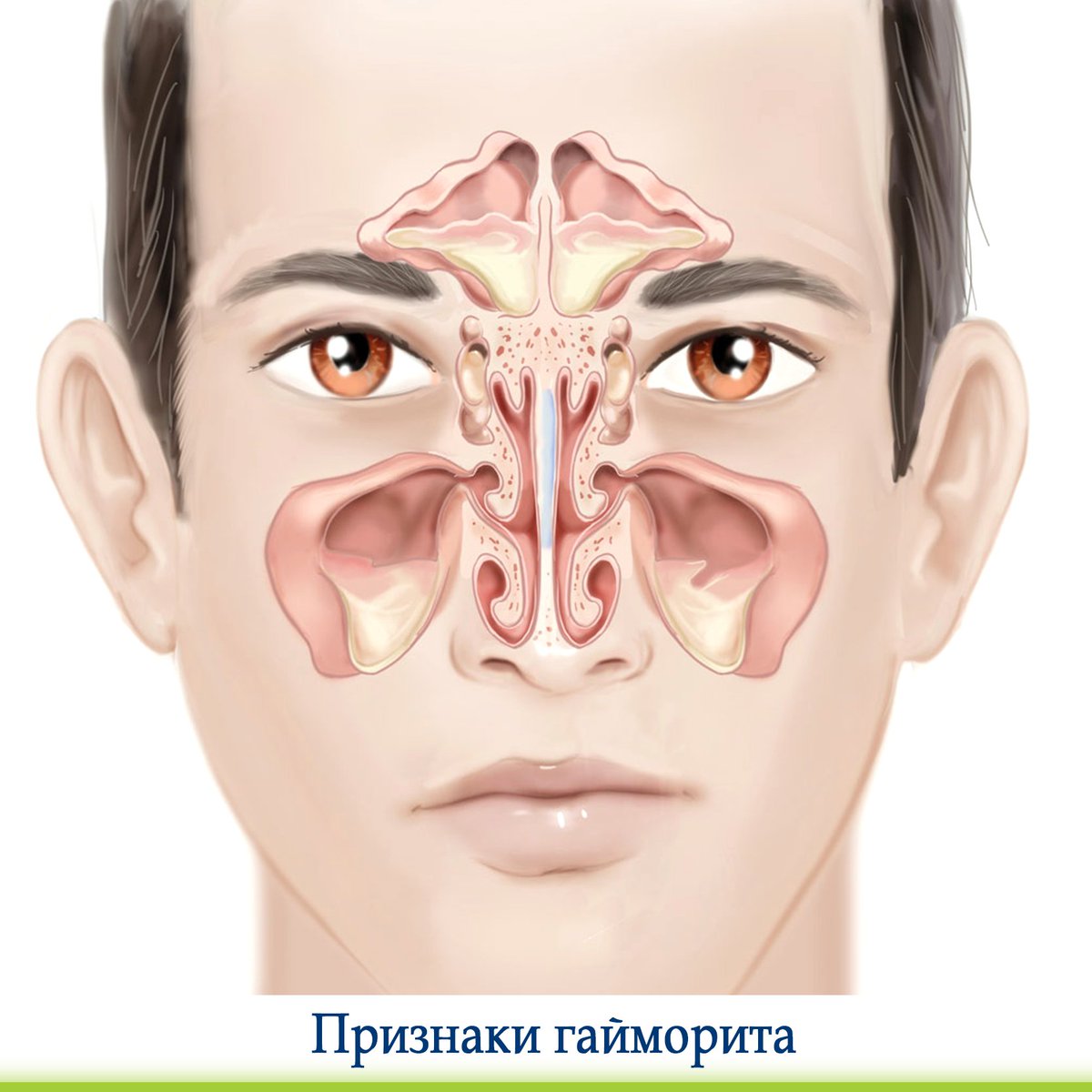 Промывание проводится, чтобы убрать гнойные выделения из пазух. При промывании используются различные противомикробные настои лечебных трав, можно использовать спиртовую настойку прополиса, разведенную водой. Но самый распространенный способ, это промывание поваренной или морской солью.
Промывание проводится, чтобы убрать гнойные выделения из пазух. При промывании используются различные противомикробные настои лечебных трав, можно использовать спиртовую настойку прополиса, разведенную водой. Но самый распространенный способ, это промывание поваренной или морской солью.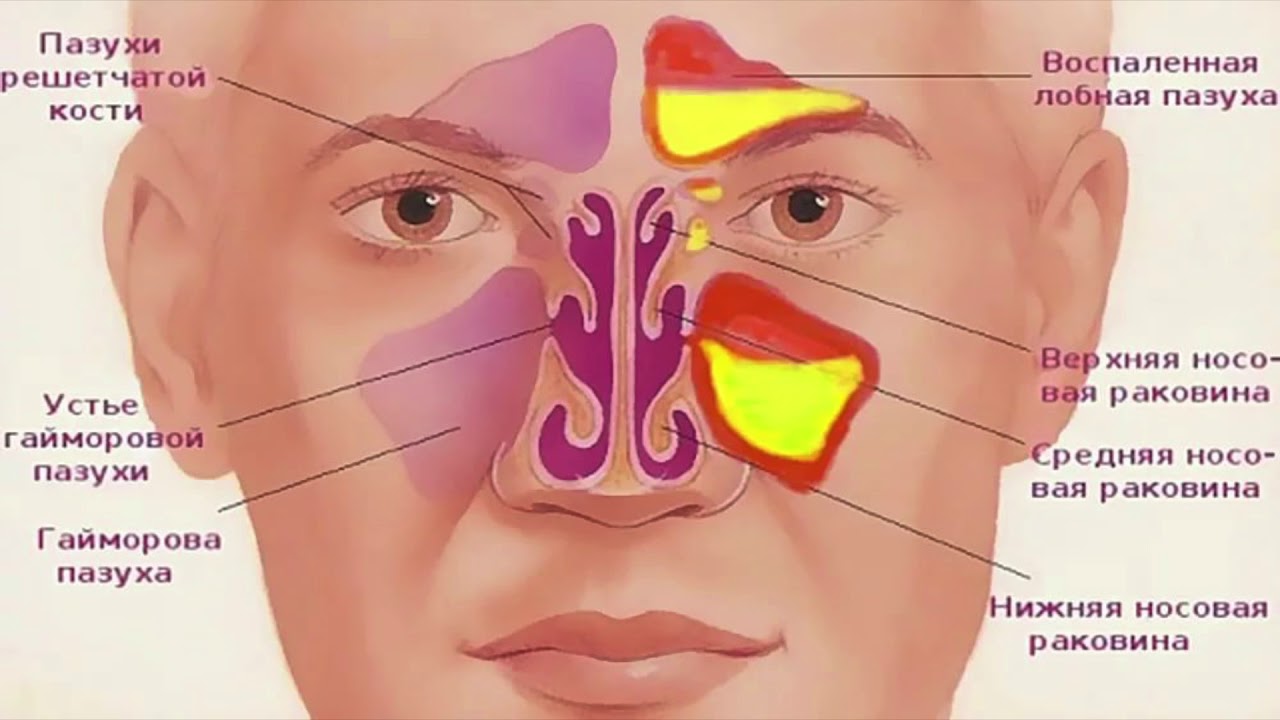 Курс применения 7-10 дней.
Курс применения 7-10 дней.
 Главные же симптомы – насморк и появление болей в области носа, которые постепенно нарастают. Эти боли менее выражены по утрам и усиливаются к вечеру. Потом у больного начинает теряться конкретное место локализации, и кажется, что болит вся голова.
Главные же симптомы – насморк и появление болей в области носа, которые постепенно нарастают. Эти боли менее выражены по утрам и усиливаются к вечеру. Потом у больного начинает теряться конкретное место локализации, и кажется, что болит вся голова.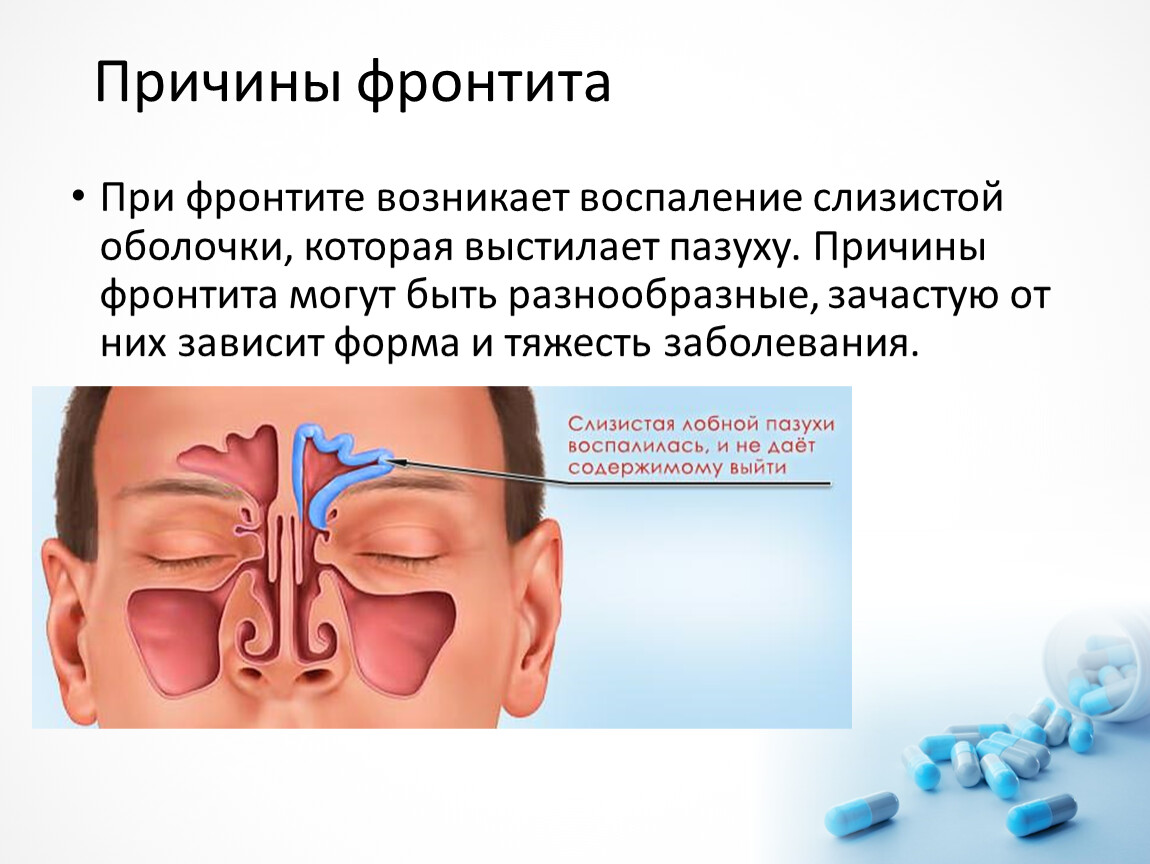 Весьма длительное время эти бактерии могут не приносить серьезного ущерба для здоровья, но даже при обычной простуде стафилококк активизируется.
Весьма длительное время эти бактерии могут не приносить серьезного ущерба для здоровья, но даже при обычной простуде стафилококк активизируется. Иногда для полного восстановления слизистой оболочки придаточных пазух носа требуется принимать лекарственные препараты несколько недель и даже месяцев.
Иногда для полного восстановления слизистой оболочки придаточных пазух носа требуется принимать лекарственные препараты несколько недель и даже месяцев. Врач берет тонкий шпатель, на конце которого имеется ватка, пропитанная раствором лидокаина, и вставляет глубоко в ноздрю, для того чтобы обезболить место для протяжки. Затем большой стерильной иглой доктор прокалывает кости между носовой перегородкой и верхнечелюстной пазухой. Эта процедура проводится под местной анестезией. Игла не удаляется, врач вставляет в неё шприц и извлекает содержимое пазухи.
Врач берет тонкий шпатель, на конце которого имеется ватка, пропитанная раствором лидокаина, и вставляет глубоко в ноздрю, для того чтобы обезболить место для протяжки. Затем большой стерильной иглой доктор прокалывает кости между носовой перегородкой и верхнечелюстной пазухой. Эта процедура проводится под местной анестезией. Игла не удаляется, врач вставляет в неё шприц и извлекает содержимое пазухи. Однако более запущенные формы гайморита труднее поддаются лечению, которое еще совсем недавно состояло только в откачивании гноя из гайморовых пазух. Сегодня таких пугающих процедур, как пункция, можно избежать с помощью лазерной терапии. Она является распространенным способом лечения гайморита во многих клиниках.
Однако более запущенные формы гайморита труднее поддаются лечению, которое еще совсем недавно состояло только в откачивании гноя из гайморовых пазух. Сегодня таких пугающих процедур, как пункция, можно избежать с помощью лазерной терапии. Она является распространенным способом лечения гайморита во многих клиниках.