Сколько дней можно делать ингаляции с Лазолваном небулайзером или ингалятором
Препарат выпускается в разных формах – сироп, таблетки, раствор для ингаляций. Наиболее эффективным считается последний вариант. Назначают при сухом кашле для ускорения формирования мокроты, влажном – для облегчения отхаркивания. Процедуру делают дважды в день – утром после пробуждения, вечером перед сном. Продолжительность лечения зависит от тяжести заболевания.
Показания
Ингаляции с Лазолваном назначают при острых, хронических заболеваниях дыхательных путей с выделением мокроты.
Лечат:
- бронхит;
- пневмонию;
- бронхиальная астма;
- хроническая обструктивная болезнь легких.
Процедуру назначают взрослым, детям. Суточная доза составляет 2-3 мл. Разводят физическим раствором в соотношении 1:1.
Свойства Лазолвана
Активным веществом выступает амброксол. Оказывает секретомоторное, отхаркивающее, секретолитическое воздействие, активизирует, облегчает выведение мокроты, снижает проявления кашля. Свойства сохраняются 12 часов. Амброксол накапливается в дыхательных путях, легких, не попадая в системный кровоток. Побочных эффектов не вызывает.
Свойства сохраняются 12 часов. Амброксол накапливается в дыхательных путях, легких, не попадая в системный кровоток. Побочных эффектов не вызывает.
Сколько дней делают ингаляции Лазолваном
Процедуру делают дважды в сутки. В течение дня для детей в возрасте до 6 лет используют 2 мл медикамента, ребенку с 7 лет, взрослым назначают по 3 мл в день. Одна процедура длится около 3 минут. Длительность терапии в среднем составляет 5 дней. По назначению врачей продлевается до 7 суток. В редких случаях препарат оставляют на 10 дней. Если состояние не нормализуется, меняют схему лечения. Эффективность Лазолвана повышается при сочетании с другими лекарствами от кашля. Препарат улучшает действие антибиотиков (Амоксициллина, Эритромицина, Цефуроксима, Доксициклина).
Случаев передозировки при длительном применении Лазолвана официально не зафиксировано. Нецелесообразно использовать лекарство больше 5 дней, если не наблюдается терапевтический эффект либо состояние ухудшается.
Будьте осторожны! Ингаляции могут быть опасны для здоровья ребенка и даже взрослого.
Рекомендуем внимательно ознакомиться со статьей: Опасность и вред ингаляций.
Средства д/лечения простуды и гриппа Лазолван Раствор для приема внутрь и ингаляций — «Какой кашель НЕЛЬЗЯ лечить Лазолваном? Десять аналогов Лазолвана дешевле в 2-3 раза. Как правильно делать ингаляции?»
Сегодня я поделюсь своим опытом использования популярного средства от кашля Лазолван. Мне он нужен был для ингаляций, поэтому купила в растворе. Раствор так же можно принимать внутрь, но через небулайзер гораздо эффективнее.
Лазолван Раствор для приема внутрь и ингаляций
Лазолван ЧТО ЭТО
Основное действующее вещество в Лазолване только одно и это амброксол.
Фармакотерапевтическая группа: отхаркивающее, муколитическое средство
Дословный перевод с латинского слова муколитик — «разжижающий слизь». Так и есть. Лазолван не борется с инфекцией, он не обладает противовоспалительными свойствами. Он всего лишь облегчает выведение мокроты из дыхательных путей. Всё. Переоценивать его роль в лечении не стоит. Препарат направлен на облегчение одного симптома — кашель.
Он всего лишь облегчает выведение мокроты из дыхательных путей. Всё. Переоценивать его роль в лечении не стоит. Препарат направлен на облегчение одного симптома — кашель.
Лазолван инструкция по применению
К тому же, не с каждым кашлем Лазолван справится. Если кашель сухой и вызван раздражением слизистой носоглотки — нечего разжижать и выводить. У маленьких детей часто кашлю сопутствует бронхоспазм и препятствует выходу мокроты. В таком случае разжижение и увеличение количества слизи вообще противопоказано. Сначала надо расширить бронхи бронхолитиками, а потом при необходимости подключать Лазолван.
Всё это говорит о том, что разбираться в кашле и назначать отхаркивающие препараты должен врач.
Лазолван ПОКАЗАНИЯ И ПРОТИВОПОКАЗАНИЯ
Все очень любят читать инструкции и назначать себе сами что-нибудь от кашля. Мне зачастую очень непонятна причина самоназначения Лазолвана через небулайзер при ОРВИ и фарингитах. Обращу внимание, что заболеваний верхних дыхательных путей НЕТ в показаниях:
Обращу внимание, что заболеваний верхних дыхательных путей НЕТ в показаниях:
Острые и хронические заболевания дыхательных путей, сопровождающиеся выделением вязкой мокроты и нарушением мукоцилиарного клиренса:
— острый и хронический бронхит;
— пневмония;
— хронические обструктивные заболевания лёгких;
— бронхиальная астма с затруднением отхождения мокроты;
— бронхоэктатическая болезнь
Показания к использованию раствора Лазолван — это поражение бронхов и ниже. Я б не стала тут умничать,если бы не видела массу отзывов по применению препарата при каждом кашле. Либо у этих людей хронический бронхит, который обостряется каждый месяц, либо они делают что-то не то.
Я впервые приобрела Лазолван, когда заболела бронхитом.
Лазолван инструкция по применению
Противопоказания:
— повышенная чувствительность к амброксолу или другим компонентам препарата;
— I триместр беременности;
— период лактации (грудного вскармливания)
Лазолван ОПИСАНИЕ
Препарат продаётся в картонной коробке. На коробочке есть информация о действующем веществе, кратко механизм действия, дозировка и срок годности — 5 лет.
На коробочке есть информация о действующем веществе, кратко механизм действия, дозировка и срок годности — 5 лет.
Интересный факт. В очень похожей по дизайну коробочке поменьше продаётся другой препарат этого же производителя — Лазолван-рино. Обычно производители используют одинаковые/похожие названия для средств с идентичными действующими веществами и механизмом действия. Может отличаться способ введения или точка приложения. В данном случае это не так. В Лазолван-рино абсолютно другое ВСЁ, кроме названия. Это вообще не муколитик, а адреномиметик, сосудосуживающее средство (типа нафтизина при насморке). Будьте внимательны — теперь даже с одинаковыми названиями выпускают совершенно разные препараты.
Флакончик с Лазолваном достаточно большой — 100мл. На один курс лечения точно хватит. Горлышко флакона закрыто пластиковой капельницей для точного дозирования.
Лазолван Раствор для приема внутрь и ингаляций
К флакону прилагается мерный стаканчик с делениями от 1 до 10мл.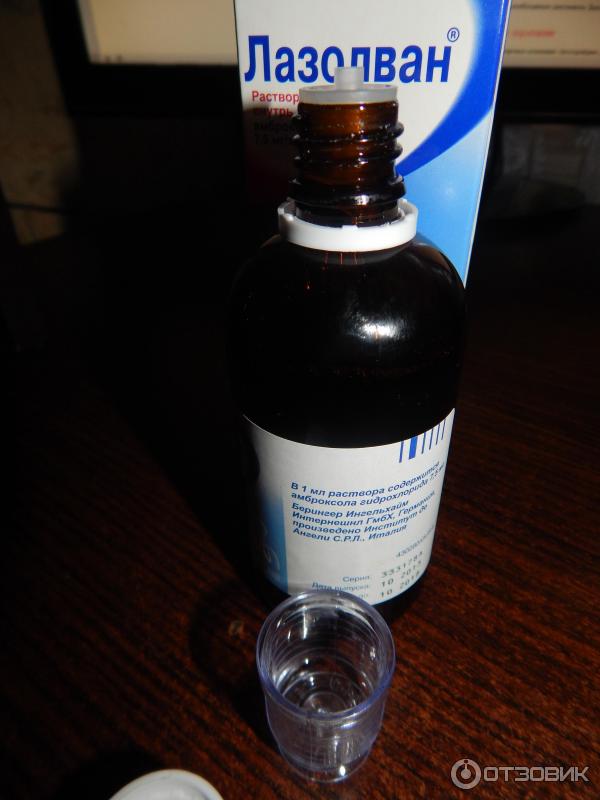 Это связано с тем, что для детской ингаляции мы используем от 1 мл лекарства, для взрослой — от 4 мл.
Это связано с тем, что для детской ингаляции мы используем от 1 мл лекарства, для взрослой — от 4 мл.
Лазолван Раствор для приема внутрь и ингаляций
Для небулайзера Лазолван следует развести физраствором в пропорции 1:1. Стаканчик очень миниатюрный, скорее это «рюмка»Лазолван Раствор для приема внутрь и ингаляций
Раствор Лазолвана прозрачный, по консистенции чуть более вязкий, чем вода. На вкус горький.
Лазолван отзыв
Так же на коробочке есть указания по хранению и информация о производителе.
Лазолван инструкция по применению
Лазолван СПОСОБ ПРИМЕНЕНИЯ
Я лечила Лазолваном острый бронхит. Вернее, мне было назначено комплексное лечение с антибактериальными и противовоспалительными препаратами. Напомню, что Лазолван играет в лечении очень вспомогательную роль — облегчает отхождение мокроты.
Терапевт назначил Лазолван в ингаляции через небулайзер, так как таким способом лекарство попадает непосредственно в поражённый орган — бронхи.
Лазолван инструкция по применению
Мне с бронхитом «повезло», у меня он был обычный, без склонности к бронхоспазму. Поэтому перед выведением мокроты не надо было снимать бронхоспазм и можно было делать ингаляции сразу с Лазолваном.
Ингаляции лучше делать через час после еды, хотя у взрослых это не так существенно.
Лазолван инструкция по применению
Перед заливанием в небулайзер Лазолван надо развести в пропорции 1:1. Я отмеряла 4 мл Лазолвана и 4 мл физраствора и заливала всё это в небулайзер. Объёма 8 мл мне хватало примерно на 15 минут ингаляции.
Есть два варианта использования небулайзера — через маску и через мундштук (трубку). Маски удобнее у детей или если нужно поступление лекарства в полость носа и носовых пазух. Мой вариант это трубка. Лучше делать ингаляции в полусидячем положении. Дышать спокойно, вдох не форсировать.
Лазолван, ингаляция через небулайзер
У меня был отзыв на небулайзер, где описан весь процесс подробнее.
Такие процедуры проводила 2 раза в день. Три раза в день сидеть по 15 минут у меня нет никакой возможности.
Лазолван инструкция по применению
Лазолван ЭФФЕКТИВНОСТЬ
Ингаляции на самом деле оказались очень эффективными. Откашливаться стало легче уже на второй день. Кашель стал более «продуктивный». Приступов кашля стало с каждым днём всё меньше.
Конечно, лечение было комплексное. Но со своей ролью Лазолван справился. Часто бывает, что и антибактериальный курс закончился, а остаточный кашель всё мучает. С Лазолваном в ингаляциях этого можно не бояться.
На пятый день я стала кашлять совсем редко и прекратила делать ингаляции.
Подводя итог, считаю свой опыт применения удачным! Лазолвану ставлю 5 звёзд.
Лазолван Раствор для приема внутрь и ингаляций
Лазолван АНАЛОГИ ЦЕНА
Я купила флакон 100мл за 381 руб, можно найти чуть дешевле.
Препараты от кашля очень востребованы. И чаще всего действующим веществом в них является амброксол или бромгексин ( механизм действия у них полностью аналогичен, так как амброксол производное бромгексина). Аналогов у Лазолвана более ста (!) Вот десять из них, малая толика:
амброксол 146руб/100мл
амброгексал
амбробене 169руб/100мл
амбросан
амбротард
бронхорус
муколван
бронхоксол
флавамед
бромгексин
Жирно выделила те, что можно использовать не только внутрь, но и для ингаляций. Все аналоги дешевле, чем Лазолван. Я подписала цену у пары вариантов. Видно, что она в 2-3 раза ниже.
Стоит ли переплачивать? Решать вам. Лазолван считается оригинальным препаратом, именно на нём производились исследования и доказывалась эффективность. Но это не значит, что аналоги хуже.
На этом пока всё, до новых встреч!
Если вы интересуетесь лечением простудных заболеваний органов дыхания, вам могут быть интересны:
Какое средство рекомендует Минздрав России для профилактики коронавируса? Гриппферон и аналоги! Как использовать, мой способ применения.
Полидекса — спрей от насморка, который ПРОТИВОПОКАЗАН при ОРВИ!
Как сделать Терафлю от простуды в домашних условиях, лайфхак, подробный рецепт. Зачем переплачивать в 10 раз?
Тремя таблетками Сумамеда мы вылечили трёхнедельный кашель. Мегаудобный режим приёма.
Какой ингалятор лучше — компрессорный, ультразвуковой, а может паровой? Мой опыт использования небулайзера при бронхите.
ПРАВИЛА ПРОВЕДЕНИЯ ИНГАЛЯЦИЙ. Статьи компании «Медтехника для дома»
Выбрать ингалятор > > > >
1. Ингаляции следует принимать не ранее чем через 1-1,5 часа после еды, при этом не следует отвлекаться разговором. После ингаляций в течение 1 часа не рекомендуется разговаривать, принимать пищу, выходить на улицу (в прохладную погоду).
2. При заболеваниях верхних дыхательных путей (носа, околоносовых пазух и носоглотки) вдох и выдох необходимо делать через нос, используя маску. Дышать спокойно, без напряжения.
3. При заболеваниях средних дыхательных путей (горло, гортань) вдох и выдох следует делать через рот, используя маску. Дышать следует спокойно в обычном режиме
4. При заболеваниях трахеи, бронхов, легких рекомендуется вдыхать аэрозоль через рот, используя мундштук. Дышать глубоко и ровно.
5. Большинство растворов для ингаляций приготовляются на основе физиологического раствора 0,9% хлорида натрия (NaCl) в качестве растворителя и увлажнителя. Исходный лекарственный препарат разводят с физраствором в определенных соотношениях.
6. Хранить приготовленный раствор нужно в холодильнике не более суток. Перед употреблением обязательно подогреть до комнатной температуры
7. При одновременном назначении нескольких препаратов следует соблюдать очередность. Первым ингалируется бронхорасширяющее средство, спустя 15-20 минут – средство разжижающее и выводящее мокроту, затем, после отхождения мокроты, – антибиотик или противовоспалительное средство
8. Курс лечения зависит от сложности заболевания и применяемого препарата (от 5 до 10 дней)
Курс лечения зависит от сложности заболевания и применяемого препарата (от 5 до 10 дней)
9. Хотя небулайзерная терапия не относится к тепловым физиотерапевтическим процедурам, тем не менее, не рекомендуется проводить ингаляции при повышенной температуре тела
10. В небулайзерах запрещено использовать масляные препараты. Различные масла используются для лечения заболеваний только верхних дыхательных путей, для которых достаточно воздействие крупнодисперсных частиц, поэтому для ингаляций маслами используются паровые ингаляторы. Небулайзер производит мелкодисперсные частицы. При использовании масляных растворов, происходит попадание мелкодисперсных частиц масла в легкие, а это существенно повышает риск развития так называемых масляных пневмоний. Так же применение эфирных масел в небулайзерах повышает риск возникновения аллергии по причине высокой концентрации активных веществ в легких.
11. В большинстве небулайзеров не разрешено использование самостоятельно приготовленных отваров и настоев трав, поскольку они имеют взвесь, которая значительно крупнее частиц аэрозоли и небулайзер не может их пропустить, что в свою очередь может привести к поломке прибора. По той же причине в небулайзерах не используют суспензии и сиропы (за исключением специальных суспензий для ингаляций). Хотя существуют небулайзеры, которые способны работать с отварами трав.
12. Такие лекарственные препараты как Эуфиллин, Папаверин, Димедрол и им подобные средства, так же не могут быть использованы в небулайзерах, поскольку они не имеют «точек приложения» на слизистой оболочке.
13. НЕ ЗАБУДЬТЕ ПРОКОНСУЛЬТИРОВАТЬСЯ С ВРАЧОМ!
1.Препараты, расширяющие бронхи (Бронхолитики)
- Беродуал, действующее вещество: фенотерол и бромид ипратропиума (раствор для ингаляций) – Предупреждение и лечение удушья при хронических обструктивных заболеваниях дыхательных путей. Наиболее эффективный из бронхорасширяющих препаратов, обладает наименьшими побочными действиями.
- Взрослым и детям старше 12 лет – 2 мл (40 капель) препарата на 1 ингаляцию, до 4 раз в день
- Детям от 6 до 12 лет – 1 мл (20 капель) препарата на 1 ингаляцию, до 4 раз в день
- Детям до 6 лет – 0,5 мл (10 капель) препарата на 1 ингаляцию, до 3 раз в день
- Для приготовления ингаляционного раствора следует к рекомендуемой дозе препарата добавить 3 мл физраствора
- Беротек, действующее вещество: фенотерол (0,1%-ный раствор для ингаляций) –для купирования приступа бронхиальной астмы:
- Взрослым и детям старше 12 лет – 0,5 мл (0,5 мг – 10 капель), в тяжелых случаях – 1 мл (1 мг – 20 капель)
- Детям 6–12 лет (масса тела 22–36 кг) – 0,25-0,5 мл (0,25-0,5 мг – 5-10 капель), в тяжелых случаях – 1 мл (1 мг – 20 капель)
Профилактика и симптоматическое лечение бронхиальной астмы и хронической обструктивной болезни легких:
- Взрослым и детям старше 6 лет – 0,5 мл (0,5 мг – 10 капель) на 1 ингаляцию, до 4 раз в день
- Детям до 6 лет (масса тела менее 22 кг) – 0,25-1 мл (0,25-1 мг – 5-20 капель), до 3 раз в день
- Рекомендованную дозу непосредственно перед применением разводят физраствором до объема 3–4 мл. Интервал между ингаляциями не должен быть менее 4 часов.
- Сальгим, Вентолин Небулы, действующее вещество: сальбутамол (0,1%-ный раствор для ингаляций) – Купирование приступов удушья, профилактика и симптоматическое лечение бронхиальной астмы и хронической обструктивной болезни легких. По эффекту значительно уступает Беротеку
- Взрослым и детям – 2,5 мл (2,5 мг) на 1 ингаляцию, до 4 раз в день с интервалом между ингаляциями не менее 6 часов
- Предназначен для использования в неразведенном виде
- Атровент, действующее вещество: бромид ипратропиума (0,025%-ный раствор для ингаляций) – Купирование приступов удушья, профилактика и симптоматическое лечение бронхиальной астмы и хронической обструктивной болезни легких. По эффекту несколько уступает Беротеку и препаратам сальбутамола, но основным достоинством является безопасность применения
- Взрослым и детям старше 12 лет – 0,5 мг (40 капель) на 1 ингаляцию, 3–4 раза в день
- Детям 6–12 лет – 0,25 мг (20 капель) на 1 ингаляцию, 3–4 раза в день
- Детям до 6 лет – по 0,1–0,25 мг (8-20 капель) на 1 ингаляцию, 3–4 раза в день (под наблюдением врача).
- Рекомендованную дозу непосредственно перед применением разводят физраствором до объема 3–4 мл. Интервал между ингаляциями не менее 2 часов
2. Препараты, разжижающие мокроту (Муколитики) и выводящие мокроту (Секретолитики, отхаркивающие)
- Флуимуцил, АЦЦ Инъект, действующее вещество: ацетилцистеин (10%-ный раствор для инъекций) – Нарушение отхождения мокроты из нижних дыхательных путей, облегчение отхождения слизистого секрета в верхних дыхательных путях
- Взрослым и детям старше 12 лет – 3 мл препарата на 1 ингаляцию, 1-2 раза в день
- Детям от 6 до 12 лет – 2 мл препарата на 1 ингаляцию, 1-2 раза в день
- Детям от 2 до 6 лет – 1-2 мл препарата на 1 ингаляцию, 1-2 раза в день
- Рекомендуемую дозу препарата следует развести с физраствором в соотношении 1:1
- Курс лечения – не более 10 дней
- Препараты ацетилцистеина не следует применять одновременно с приемом антибиотиков, т.к. они снижают всасываемость антибиотиков. В случаях, когда требуется одновременное введение ацетилцистеина и антибиотика, используют либо другую форму препарата: «Флуимуцил-антибиотик», либо применяют иные муколитические препараты, совместимые с антибиотиками (к примеру, на основе амброксола). Следует отметить, что применение препаратов ацетилцистеина снижает токсическое действие парацетамола на печень.
- Лазолван, Абмробене, действующее вещество: амброксол (раствор для ингаляций и приема внутрь) – Острые и хронические заболевания дыхательных путей с выделением вязкой мокроты
- Взрослым и детям старше 6 лет – 2-3 мл раствора на 1 ингаляцию, 1-2 раза в день
- Детям от 2 до 6 лет – 2 мл раствора на 1 ингаляцию 1-2 раза в день
- Детям до 2 лет – 1 мл раствора на 1 ингаляцию, 1-2 раза в день
- Для приготовления ингаляционного раствора следует рекомендуемую дозу препарата развести с физраствором в соотношении 1:1
- Курс лечения – не более 5 дней
- Препараты на основе амбоксола не следует применять одновременно с противокашлевыми препаратами (например: кодеин, либексин, фалиминт, бронхолитин, пектуссин, синекод и др.). Применение препаратов амброксола способствует хорошему всасыванию антибиотиков.
- Нарзан, Боржоми (слабощелочные минеральные воды) – Увлажнение слизистой дыхательных путей
- На 1 ингаляцию используют 3-4 мл минеральной воды, 2-4 раза в день.
- Перед ингаляцией минеральную воду следует отстоять до дегазации.
- Синупрет, гомеопатический фитопрепарат (капли на основе экстрактов растений: корень генциана (горечавки), щавель, первоцвет, бузина, вербена) – Восстанавливает защитные свойства и уменьшает отек слизистой оболочки дыхательных путей при острых и хронических синуситах. Способствует оттоку экссудата из придаточных пазух носа
- Для приготовления ингаляционного раствора препарат необходимо предварительно развести в физрастворе:
- Для взрослых и детей старше 16 лет – в соотношении 1:1 (на 1 мл препарата 1 мл физраствора)
- Для детей от 6 до 16 лет – в соотношении 1:2 (на 1 мл препарата 2 мл физраствора)
- Для детей от 2 до 6 лет – в соотношении 1:3 (на 1 мл препарата 3 мл физраствора)
- На 1 ингаляцию используют 3-4 мл полученного раствора, 3 раза в день.
- Геделикс, фитопрепарат (капли на основе экстракта плюща) – Заболевания верхних дыхательных путей и бронхов с трудноотделяемой мокротой, кашель (в т.ч. сухой)
- Для приготовления ингаляционного раствора препарат необходимо предварительно развести в физрастворе:
- Для взрослых и детей старше 10 лет – в соотношении 1:1 (на 1 мл препарата 1 мл физраствора)
- Для детей до 10 лет – в соотношении 1:2 (на 1 мл препарата 2 мл физраствора)
- На 1 ингаляцию используют 3-4 мл полученного раствора, 3 раза в день.
- Микстура от кашля, фитопрепарат (порошок (детский и взрослый) для приготовления раствора на основе экстрактов растений: анис, корень солодки, корень алтея, термопсис) – Заболевания дыхательных путей, сопровождающиеся кашлем, особенно при затрудненном отхождении мокроты
- Для приготовления ингаляционного раствора следует содержимое 1 упаковки растворить в 15 мл физраствора до полного рстворения без осадка
- На 1 ингаляцию используют 3-4 мл полученного раствора, 3 раза в день.
- Мукалтин, фитопрепарат (таблетки на основе экстракта корня алтея) – Отхаркивающее средство при заболеваниях дыхательных путей и легких
- Для приготовления ингаляционного раствора следует 1 таблетку растворить в 80 мл физраствора до полного растворения без осадка
- На 1 ингаляцию используют 3-4 мл полученного раствора, 3 раза в день.
- Пертуссин, фитопрепарат (раствор на основе экстракта растений: чабрец, тимьян) – Отхаркивающее средство при трахеите, бронхите, коклюше
- Для приготовления ингаляционного раствора препарат необходимо предварительно развести в физрастворе:
- Для взрослых и детей старше 12 лет – в соотношении 1:1 (на 1 мл препарата 1 мл физраствора)
- Для детей до 12 лет – в соотношении 1:2 (на 1 мл препарата 2 мл физраствора)
- На 1 ингаляцию используют 3-4 мл полученного раствора, 3 раза в день.
3. Противовоспалительные препараты
- Ротокан, фитопрепарат (спиртовой настой экстарактов растений: календула, ромашка, тысячелистник) – Острые воспалительные заболевания верхних и средних дыхательных путей
- Раствор для ингаляции готовят путем разведения препарата в физрастворе в отношении 1:40 (1 мл препарата на 40 мл физраствора)
- На 1 ингаляцию используют 4 мл полученного раствора, 3 раза в день.
- Прополис, фитопрепарат (настойка) – Воспалительные процессы, боль и травмы верхних и средних дыхательных путей
- Раствор для ингаляции готовят путем разведения препарата в физрастворе в отношении 1:20 (1 мл препарата на 20 мл физраствора)
- На 1 ингаляцию используют 3 мл полученного раствора, 3 раза в день.
- Противопоказания – аллергия к продуктам пчеловодства
- Эвкалипт, фитопрепарат (спиртовая настойка) – Воспалительные заболевания верхних и средних дыхательных путей
- Раствор для ингаляции готовят путем разведения 10-15 капель препарата в 200 мл физраствора
- На 1 ингаляцию используют 3 мл полученного раствора, 3-4 раза в день
- Противопоказания – бронхиальная астма, бронхоспазм (удушье)
- Малавит, биологически активная добавка (спиртовая настойка на основе минеральных веществ и экстрактов растений) – Острые воспалительные заболевания и боль верхних и средних дыхательных путей
- Раствор для ингаляции готовят путем разведения препарата в физрастворе в отношении 1:30 (1 мл препарата на 30 мл физраствора)
- На 1 ингаляцию используют 3-4 мл полученного раствора, 3 раза в день.
- Тонзилгон Н, гомеопатический фитопрепарат (капли на основе экстрактов растений: корень алтея, листья грецкого ореха, хвощ, ромашка, тысячелистник, кора дуба, одуванчик) – Острые и хронические заболевания верхних отделов дыхательных путей (тонзиллит, фарингит, ларингит)
- Для приготовления ингаляционного раствора препарат необходимо предварительно развести в физрастворе:
- Для взрослых и детей старше 7 лет – в соотношении 1:1 (на 1 мл препарата 1 мл физраствора)
- Для детей от 1 до 7 лет – в соотношении 1:2 (на 1 мл препарата 2 мл физраствора)
- Для детей до 1 года – в соотношении 1:3 (на 1 мл препарата 3 мл физраствора)
- На 1 ингаляцию используют 3-4 мл полученного раствора, 3 раза в день.
- Календула, фитопрепарат (спиртовой настой экстаракта календулы) – Острые воспалительные заболевания верхних отделов дыхательных путей
- Раствор для ингаляции готовят путем разведения препарата в физрастворе в отношении 1:40 (1 мл препарата на 40 мл физраствора)
- На 1 ингаляцию используют 4 мл полученного раствора, 3 раза в день
4. Противовоспалительные гормональные препараты (Глюкокортикостероиды) и противоаллергические препараты (Антигистамины)
- Пульмикорт, действующее вещество: будесонид (суспензия для ингаляций, выпускается в «детской» (0,25 мг/мл) и «взрослой» (0,5 мг/мл) дозировках) – Острые воспалительные заболевания нижних дыхательных путей (бронхиальная астма, хроническая болезнь легких), требующие лечения гормональными препаратами. Обладает противовоспалительным и противоаллергическим действием.
- Взрослые/пожилые и дети старше 12 лет – 1 мг на 1 ингаляцию, 1-3 раза в день
- Дети от 6 мес. и до 12 лет – 0,25 мг на 1 ингаляцию, 1-3 раза в день
- Данный препарат не применяют в ультразвуковых небулайзерах. Если разовая доза препарата менее 2 мл, то следует добавить физраствор для увеличения объема ингалируемого раствора до 2 мл. В остальных случаях препарат ингалируют в чистом виде (без разведения в физрастворе).
- Суточная доза препарата:
0,25 мг/мл – 1 мл по 0,25 мг/мл
0,5 мг/мл – 2 мл по 0,25 мг/мл
0,75 мг/мл – 3 мл по 0,25 мг/мл
1 мг/мл – 4 мл по 0,25 мл/мг или 2 мл по 0,5 мг/мл
1,5 мг/мл – 3 мл по 0,5 мг/мл
2 мг/мл – 4 мл по 0,5 мг/мл
- Дексаметазон, (0,4%-ный раствор для инъекций, 4 мг/мл) – Острые воспалительные заболевания дыхательных путей, требующие лечения гормональными препаратами
- На 1 ингаляцию используют 0,5 мл (2 мг) препарата, до 4 раз в день.
- Курс лечения не более 7 дней
- Для приготовления ингаляционного раствора к рекомендуемой дозе препарата следует добавить 3 мл физраствора.
- Также можно ампулы с препаратом предварительно развести в физрастворе в соотношении 1:6 (на 1 мл препарата 6 мл физраствора) и ингалировать по 3-4 мл полученного раствора на 1 ингаляцию.
- Кромогексал, действующее вещество: кромоглициевая кислота (раствор для ингаляций, 20 мг / 2 мл) – Обладает антиаллергическим, противовоспалительным, антиастматическим действием.
- Взрослым и детям старше 2 лет ингалировать по содержимому 1 флакона (без разведения с физраствором) 4 раза в день, по возможности, в равные временные интервалы.
- При необходимости рекомендованная доза может быть увеличена в 2 раза, а частота применения может быть увеличена до 6 раз.
5. Противомикробные и антибактериальные препараты (Антибиотики и Антисептики)
- Флуимуцил-антибиотик, действующее вещество: ацетилцистеин и тиамфеникол (порошок для инъекций и ингаляций в комплекте с растворителем) – Необходимость одновременного введения антибиотика и препарата разжижающего и выводящего мокроту и слизь из нижних и верхних дыхательных путей.
Выбрать ингалятор > > > >
Купить ингалятор компрессорный (небулайзер) в нашем магазине просто ― закажите его оформив заявку на сайте самостоятельно или позвоните менеджеру. Подробнее > > > >
Цены актуальны при самовывозе из офиса в Омске. Также продажа медтехники осуществляется с помощью курьерской доставки, а в другие регионы Почтой России или транспортными компаниями. Подробнее > > > >
Оставьте свой отзыв о стоимости медтехники, применении прибора и работе магазина «Медицинская техника для дома». Подробнее > > > >
от чего зависит эффективность препарата? – тема научной статьи по клинической медицине читайте бесплатно текст научно-исследовательской работы в электронной библиотеке КиберЛенинка
erythromycin. A case rewiev and cohort study. Lancet. 1999; 354: 26 (2): 186-188. 2101-2105.
© Симонова О.И., 2011
О.И. Симонова
КЛИНИЧЕСКИЕ ЭФФЕКТЫ АМБРОКСОЛА ГИДРОХЛОРИДА (ЛАЗОЛВАНА®): ОТ ЧЕГО ЗАВИСИТ ЭФФЕКТИВНОСТЬ ПРЕПАРАТА?
НЦЗД РАМН, Москва
Амброксол гидрохлорид (Лазолван®) — препарат комплексного действия, оказывает не только муколитический эффект при мукостазе у больных с респираторной патологией, но и является мощным антиоксидантом, оказывает противовоспалительное действие, повышает местный иммунитет, увлажняет слизистую оболочку дыхательных путей. Преимущество Лазолвана® в педиатрической практике — это возможность применения с рождения, разнообразные лекарственные формы, включая раствор для небулайзерной терапии, узкий круг противопоказаний, хорошая переносимость. Клиническая эффективность Лазолвана® повышается в сочетании с проведением кинезитерапии и активной гидратацией.
Ключевые слова: болезни органов дыхания, дети, мукостаз, кашель, лечение, ингаляционная терапия, амброксол гидрохлорид (Лазолван®).
Ambroxol hydrochloride (Lasolvan®) — preparation with complex effect, renders not only mucolytic action in patients with mucostasus due to respiratory pathology, but has significant antioxidative effect, increases local immunity, humifies respiratory tract mucosa. Advantages of Lasolvan® is pediatric practice are possibility of usage in neonatal period, various pharmaceutical formulations, including solution for nebulizer therapy, minimal number of contraindications, good tolerance. Clinical efficacy of Lasolvan® increases in combination with kinesitherapy and active hydration. Key words: respiratory tract pathology, children, mucostasis, cough, treatment, aerosol therapy, Ambroxol hydrochloride (Lasolvan®).
Кашель, сухой или влажный — это самый частый симптом заболеваний органов дыхания, с которыми обращаются родители больного ребенка к педиатру. Противокашлевые препараты являются в настоящее время не только самыми часто используемыми лекарственными средствами (ЛС), но и одними из самых доступных в аптечной сети. Вместе с тем, при многообразии ЛС и их лекарственных форм, при выборе конкретного препарата необходимо учитывать его эффективность, возможные нежелательные явления и безопасность, что чрезвычайно важно в педиатрической практике. Немаловажное значение имеет также возмож-
ность сочетанного воздействия одного ЛС сразу на несколько симптомов болезни (к примеру, обеспечить дренаж бронхиального дерева, разжижение вязкой мокроты и купирование кашля), позволяя избежать полипрагмазии, что особо актуально у маленьких пациентов.
Противокашлевых препаратов отхаркивающего и сочетанного (отхаркивающего и обволакивающего) действия довольно много, включая фитопрепараты, гомеопатические средства и др., а показания к их назначению идентичны. Однако ЛС данной группы имеют различную химическую структуру и механизмы фармакодинамического
Контактная информация:
Симонова Ольга Игоревна — д.м.н., проф., зав. отделением пульмонологии и аллергологии НЦЗД РАМН Адрес: 119991 г. Москва, Ломоносовский проспект, 2/62 Тел.: (910) 468-87-89, E-mail: [email protected] Статья поступила 16.08.11, принята к печати 27.08.11.
действия. Поэтому выбор конкретного препарата порой представляется для практического врача непростой задачей, от правильного решения которой зависит не только эффективность проводимой терапии, но и выздоровление больного.
Болезни органов дыхания остаются одними из наиболее распространенных у детей, составляя более 60% всей детской заболеваемости. Инфекционно-воспалительные заболевания (ИВЗ) респираторной системы у детей практически всегда сопровождаются кашлем (сухим или влажным, малопродуктивным или навязчивым) с выделением обильной, скудной либо вязкой мокроты. В этой связи следует напомнить об анатомо-физио-логических особенностях строения бронхолегоч-ной системы у детей, особенно первых лет жизни: короткие и широкие бронхи, недостаточная развитость бронхиолярного дерева, богато васкуляри-зированная слизистая оболочка, особое состояние лимфоэпителиальной ткани глоточного кольца, участвующей в формировании местных иммунологических реакций и др. Особенностью детского организма этого возраста также является недостаточная состоятельность физиологических механизмов санации трахеобронхиального дерева (ТБД).
Алгоритм лечения больного ребенка с ИВЗ респираторной системы, сопровождающимися кашлем, остается актуальной задачей педиатрии. К сожалению, среди практических врачей еще существует терминологическая путаница в отношении противокашлевых ЛС и недостаточная осведомленность о конкретных показаниях к их применению, что приводит к назначению зачастую нескольких препаратов, без учета их фармакоди-намики и, порой, противоположных по эффектам воздействия на слизистую оболочку ТБД.
В группе противокашлевых ЛС выделяют собственно противокашлевые ЛС центрального и периферического действия, ЛС с опосредованным эффектом и комбинированные ЛС. Среди проти-вокашлевых ЛС с эфферентным периферическим действием заслуживают внимания неферментные муколитики, которые принято подразделять на три группы: амброксол гидрохлорид и его производные; М-ацетилцистеин и его производные; карбоцистеин и его производные [1].
Хорошим муколитическим эффектом обладает обычный физиологический раствор (0,9% №С1) или гипертонический раствор (5,6-7% МаС1) в виде небулайзерной терапии. Умеренную муколи-тическую активность оказывает унитиол (унитиол относится к группе тиолов: 2,3-димеркаптопро-пансульфонат), но в настоящее время не используется [2]. Протеолитические ферменты в качестве муколитиков в настоящее время не используются в связи с возможным повреждением легочного матрикса и с высоким риском серьезных побочных эффектов, таких как кровохарканье, аллергические реакции и спазм бронхов. Исключением
является дорназа-альфа (Пульмозим) — специальный фермент, который применяется у больных муковисцидозом [3].
Рациональный выбор конкретных муколити-ческих ЛС зависит от клинических и патогенетических особенностей заболевания, индивидуальных особенностей ребенка, а также от фармакологических характеристик самих препаратов.
Многочисленные научные исследования доказывают, что именно реологические свойства мокроты (вязкость, эластичность и адгезия/липкость) определяют подвижность секрета ТБД, как бы улучшая его «скольжение» по слизистой оболочке. Поэтому большое значение в устранении мукоста-за (состояние, сопровождающееся образованием вязкой мокроты) отводится в настоящее время именно муколитикам, которые способны нормализовать реологические свойства мокроты [4].
Важно подчеркнуть, что по механизму действия муколитики не являются средствами воздействия на основное патогенетическое звено болезни — воспалительную реакцию, а только оказывают влияние на симптомы заболевания, то есть являются симптоматической терапией.
Из муколитиков широкое распространение в терапии получили производные амброксола гидрохлорида. Представителем данной группы является оригинальный препарат Лазолван® (амброк-сол гидрохлорид, «Boehringer Ingelheim Pharma GmbH», рег. № — раствор: П №016159/01; сиропы и таблетки: П №014992/03), который применяется для лечения болезней органов дыхания различной этиологии уже более 30 лет. Компания «Берингер Ингельхайм» первой создала препарат на основе субстанции амброксола гидрохлорида, который является родоначальником всех амброксол-содер-жащих препаратов. С 1978 г. амброксол гидрохлорид используется для лечения болезней органов дыхания, сопровождающихся образованием вязкой мокроты. Он относится к муколитическим средствам нового поколения и является представителем вазициноидов — производное бензилами-нов — транс-4-[(2-амино-3,5-дибромбензил)амино] циклогексанола гидрохлорид. По своей сложной химической формуле амброксол гидрохлорид представляет собой активный N-десметил — метаболит бромгексина — синтетического производного алкалоида вазицина (см. рисунок).
Алкалоид вазицин является активным экстрактом растения Adhatoda vasica (адатода сосудистая — русс.) или т.н. васака. Это растение и его чудесные свойства были известны врачевателям еще в XIII веке. Оно распространено в Индии, Шри-Ланке, на острове Ява. Для использования пригодны все части кустарника: листья, цветы, фрукты, корни и сок листа. В древних трактатах писали, что растение применяют при нервных болезнях и заболеваниях органов дыхания. Оно имеет свойства отхаркивающее, успокоительное,
Рисунок. Химическая формула амброксола гидрохлорида.
спазмолитическое и глистогонное. Назначали его при бронхите, коклюше, бронхиальной астме, невралгии, ознобе, диареи (в частности, при дизентерии), ревматизме и воспалительных заболеваниях кожи. Позднее стало понятно, что это растение содержит алкалоиды, производные хиназолина -вазицин и вазицинон, действие которых сравнимо с действием теофиллина. Эти вещества и обеспечивают бронхорасширяющий и противогистамин-ный эффект, а эфирное масло, которое содержится в большом количестве в соке из листьев растения — отхаркивающий эффект [5, 6].
Выделяют следующие фармакодинамические эффекты амброксола гидрохлорида: разжижение бронхиального секрета за счет расщепления кислых мукополисахаридов и дезоксирибонуклеино-вых кислот; улучшение реологических свойств мокроты за счет снижения ее вязкости и адгезивных свойств путем стимуляции серозных клеток желез слизистой оболочки бронхов и нормализации соотношения слизистого и серозного компонентов мокроты; мукокинетическое действие происходит за счет усиления секреции гликопро-теидов, активизируются движения ресничек мерцательного эпителия; повышение синтеза и секреции сурфактанта и торможение его распада. Благодаря увеличению продукции сурфактанта, повышается местный иммунитет, при этом препарат не вызывает чрезмерного образования секрета и уменьшает гиперреактивность бронхов. Хорошо известны противовоспалительный и антиоксидан-тный эффекты амброксола гидрохлорида [3, 7].
В период развития воспалительных изменений слизистой оболочки бронхиального дерева происходят патофизиологические изменения механизмов продукции и формирования мокроты. Так, в начале заболевания слизистая оболочка бронхов в ответ на воздействие патологического агента реагирует развитием местного воспалительного процесса, сопровождаемого повышением активности серозных под-слизистых желез. В результате происходит увеличение продукции бронхиального секрета с низкой вязкостью и повышенной текучестью [8].
При дальнейшем развитии патологического процесса происходит перестройка слизистой обо-
лочки ТБД. Отмечается увеличение количества бокаловидных клеток, в том числе за счет трансформации клеток Клара, повышается активность слизеобразующих клеток. В результате закономерно возрастает вязкость мокроты. При бактериальных инфекциях такая мокрота быстро трансформируется из слизистой в слизисто-гнойную и гнойную с высоким содержанием нейтральных муцинов в секрете, за счет которых отмечается дальнейшее повышением ее вязкости. Активность протеолитических ферментов лейкоцитов и бактериальных агентов повышает адгезию мокроты к слизистой оболочке ТБД.А [8, 9].
Многообразие лекарственных форм Лазолва-на® позволяет провести оптимальный курс лечения в зависимости от возраста пациента и его индивидуальных особенностей, что очень важно в педиатрической практике. Лазолван® имеет три лекарст-венные формы — сироп, таблетки и раствор для ингаляций и приема внутрь.
Среди специалистов нередко обсуждается вопрос о сравнимой эффективности Бромгексина и Лазолвана®. При этом необходимо учитывать, что Лазолван® в качестве активной субстанции содержит амброксол, который является активным метаболитом бромгексина. Амброксол гидрохлорид превосходит Бромгексин по скорости наступления эффекта и клинической эффективности, поскольку Бромгексин в организме должен в результате сложных биохимических реакций превратиться в амб-роксол гидрохлорид, то его терапевтическое действие обычно проявляется только на 4-6-й день приема, к тому же Бромгексин несовместим с щелочными растворами, снижающими его биодоступность. В то время как начало действия Лазолвана® отмечается уже через 30 мин, а его биодоступность достигает 75% в сравнении с Бромгексином, у которого она не превышает 25% [10].
Особенностью фармакокинетики Лазолвана® после приема внутрь является его быстрая и полная всасываемость, но до 20-30% препарата подвергается быстрому печеночному метаболизму. После приема 30 мг препарата максимальная концентрация наблюдается через 2 ч и достигает 88,8 мкг/мл. Продолжительность действия после приема одной дозы составляет 6-12 ч [2].
При ингаляционном введении терапевтичес-
кий эффект препарата развивается также быстро — через 30 мин и сохраняется в течение 6-12 ч. Максимальный эффект отмечается уже на 2-е сутки [11].
Лазолван® способен проникать в цереброспинальную жидкость, через плаценту, а также в грудное молоко. Однако препарат имеет высокий уровень безопасности и может применяться у беременных женщин и новорожденных детей (раствор для ингаляций и приема внутрь и сироп 15 мг/5мл) [12-14].
Важными свойствами Лазолвана® является также то, что препарат облегчает боль в груди при кашле, ускоряет проникновение антибиотиков в легочную ткань, улучшает местный иммунитет респираторного тракта [15-17].
Лазолван® не содержит сахара и алкоголя, по-этому в отличие от других муколитических препаратов может применяться у больных сахарным диабетом или с нарушениями толерантности к глюкозе. Одним из преимуществ Лазолвана® является то, что у него отсутствуют противопоказания к применению при язвенной болезни желудка и 12-перстной кишки. Препарат имеет большой срок годности таблеток, сиропа 30 мг/5 мл и раствора для приема внутрь и ингаляций — 5 лет, сиропа 15 мг/5 мл — 3 года.
В педиатрической практике Лазолван® имеет ряд особенностей применения. Очень важно отметить, что его можно назначать детям с рождения, включая недоношенных новорожденных детей (в виде раствора для ингаляций и приема внутрь или сиропа 15 мг/5 мл).
Многочисленными исследованиями доказана безопасность препарата, хорошая переносимость, удобство лекарственных форм у детей и взрослых при различных болезнях нижних дыхательных путей [18-21]. Лазолван® традиционно назначается при заболеваниях ТБД, которые сопровождаются непродуктивным кашлем с образованием вязкой мокроты: острые и хронические заболевания нижних отделов респираторного тракта (бронхиты, пневмонии, врожденные и наследственные болезни органов дыхания), бронхиальная астма.
Важным условием при лечении Лазолваном® является соблюдение питьевого режима — следует использовать дополнительное количество жидкости для более эффективного разжижения мокроты. Последний прием препарата должен быть не позднее 18.00 вечера, в противном случае муколитический эффект и дренажная активность наступят у ребенка во время сна. Неправильное назначение амброксола гидрохлорида в вечерние часы является самой частой ошибкой в педиатрической практике.
Обязательным моментом при использовании Лазолвана® является необходимость проведения дыхательной гимнастики и так называемого активного «откашливания», являющихся элемен-
тами кинезитерапии. При сочетанном применении Лазолвана® и кинезитерапии муколитический эффект наступает быстрее, мокрота становится менее вязкой и эффективнее удаляется из дыхательных путей, тем самым сокращаются сроки заболевания.
О необходимости дополнительной гидратации ребенка и проведении дыхательных упражнений на фоне лечения Лазолваном® педиатру следует проинформировать родителей, чтобы они в домашних условиях соблюдали эти правила с целью достижения адекватного эффекта муколи-тической терапии.
Длительность терапии Лазолваном® выбирается индивидуально. В среднем она составляет 45 дней. Если в клинической картине заболевания отмечается положительная динамика (исчезает кашель, уменьшается количество мокроты, она становится менее вязкой, исчезают хрипы в легких), то препарат целесообразно сразу отменить, так как продолжение его приема будет стимулировать секрецию слизи и провоцировать кашель. При сухом, приступообразном кашле, который сопровождает обычно начало ОРВИ, назначение Лазолвана® также оправдано для увлажнения слизистой оболочки дыхательных путей. У детей с хроническим бронхолегочным процессом, который развивается, например, на фоне врожденного порока развития бронхов или врожденного имму-нодефицитного состояния, Лазолван® применяется длительно курсами, в возрастных дозировках, так как при этих заболеваниях мукостаз присутствует постоянно. При муковисцидозе, когда хроническое воспаление в дыхательных путях является одним из основных проявлений болезни, помимо сухости слизистой оболочки бронхиального дерева имеются эрозии, а также большое количество вязкой мокроты, Лазолван® назначается для ежедневного приема по индивидуальной схеме в составе базисной терапии [2, 3, 22, 23].
В подавляющем большинстве случаев препарат переносится хорошо. Побочные реакции при использовании Лазолвана® в нашей практике отмечались редко (менее 3%), что согласуется с данными зарубежной литературы [13, 14].
Еще одним положительным моментом амб-роксола гидрохлорида является возможность одновременного его назначения с антибиотиками (например, с амоксициллином, цефурокси-мом, доксициклином, рифампицином, эритромицином), что является обычной практикой при лечении инфекций нижних дыхательных путей. Лазолван® способствует более активному проникновению антибиотиков в бронхиальный секрет, что существенно повышает эффективность проводимой терапии [24, 25].
Одна из частых тактических ошибок, которые совершаются на практике, — это одновременное назначение Лазолвана® и противокашле-
вых препаратов центрального действия, подавляющих кашлевой рефлекс (наркотических и ненаркотических ЛС). В этих условиях, с одной стороны, происходит активное разжижение мокроты, а с другой — устраняется кашлевой рефлекс, и удаление мокроты из дыхательных путей затрудняется. Довольно быстро, особенно у детей младшего возраста, начинается мукостаз, что в свою очередь способствует развитию осложнений, вплоть до пневмонии. Возникает так называемый эффект «заболачивания легких». Осторожно следует назначать препарат у больных с нарушением моторной функции бронхов (например, при синдроме Зиверта-Картагенера, первичной цилиарной недостаточности), а также у пациентов с обильным выделением вязкой мокроты — также из-за опасности застоя бронхиального секрета.
Следует особо подчеркнуть, что существует специальная лекарственная форма Лазолвана® для небулайзерной терапии, что позволяет его широко использовать для проведения ингаляций, как в стационаре, так и в домашних условиях, в том числе у детей раннего возраста. Ингаляционное введение Лазолвана® с помощью небулайзера, безусловно, имеет ряд неоспоримых преимуществ. Этот метод является естественным, физиологическим и не травмирует целостность тканей. Его применение целесообразно для увлажнения слизистой оболочки дыхательных путей и воздействия на мокроту с целью ее разжижения. Эффективность Лазолвана® зависит от правильного выполнения методики ингаляции [26]. Правильное проведение процедуры ингаляции является технически и психологически сложной работой, особенно для пациентов младшего возраста и тяжелых больных. Поэтому основная задача процедуры ингаляции — получить максимальный терапевтический эффект с минимумом физических и эмоциональных затрат больного и за максимально короткий срок. Раствор Лазолвана® для ингаляций, как правило, хорошо переносится детьми. За многие годы работы отделения мы не отмечали побочных эффектов, в т.ч. аллергических или психологических (отказ от процедуры) реакций. На самом деле техника проведения ингаляции проста: к 1 мл раствора Лазолвана® (7,5 мг амброксола гидрохлорида) добавляют 1 мл физиологического раствора (0,9% МаС1) на одну ингаляцию. При правильном проведении ингаляционной терапии время процедуры составляет в среднем 5-7 мин, что является физиологичным и легко выполнимым. После окончания ингаляции препарата обязательно следует провести мероприятия для улучшения дренажа ТБД и удалить мокроту (кинезитерапия).
Следует также учитывать, что в большом проценте случаев ИВЗ дыхательных путей (ОРВИ, бронхит и др.) у детей, особенно младшего возраста, протекают с явлениями бронхообструктивного синдрома, что утяжеляет состояние ребенка и
затрудняет эвакуацию мокроты [27]. В подобных ситуациях необходимо ингаляции Лазолвана® сочетать с назначением бронхолитиков, как селективного Ь2-адреномиметического действия, так и комбинированных, сочетающих действие м-холи-нолитиков и Ь2-адреномиметиков (в частности, применяются растворы для ингаляции вентолина или Беродуала®) [26].
Особого рассмотрения заслуживают наиболее часто задаваемые вопросы в отношении применения Лазолвана® (со стороны практических врачей и родителей пациентов):
1) Можно ли и нужно ли принимать совместно Лазолван® с препаратами ацетилцистеина? Ответ: нет. Лазолван® обладает достаточно мощным муколитическим свойством. Поскольку эти ЛС имеют различную химическую структуру и действуют на разные звенья патогенеза, их совместный прием возможен только у тяжелых больных, например, при муковисцидозе;
2) Можно ли принимать Лазолван® одновременно в сиропе и в растворе через небулайзер? Ответ: да. Необходимо рассчитать суточную дозу препарата и распределить ее в зависимости от лекарственной формы. Например, утром — сироп внутрь, днем — ингаляция. Режим терапии подбирают индивидуально в зависимости от возраста больного, тяжести заболевания, характера пациента, приверженности к ингаляциям и др.;
3) Можно ли делать одновременно ингаляцию Лазолвана® с Беродуалом® в одном распылителе? Ответ: теоретически это допустимо. Однако, согласно современным протоколам по кинезитерапии, мы рекомендуем вначале сделать ингаляцию с Беродуалом®, что позволит эффективно и быстро (буквально, в течение нескольких минут) расширить бронхи, а затем ингалиро-вать Лазолван®. При такой последовательности Лазолван® легко достигнет дистальных отделов бронхиального дерева, что сделает ингаляцию более эффективной;
4) Существует ли необходимость назначать Лазолван® в самом начале респираторного заболевания, когда кашель еще сухой и мокроты немного? Ответ: да. Лазолван® увлажняет слизистую оболочку дыхательных путей, стимулирует работу бокаловидных клеток, облегчая, тем самым, дренаж ТБД, а также повышает продукцию сур-фактанта, что способствует улучшению состояния ребенка и ускоряет сроки выздоровления.
Таким образом, амброксол гидрохлорид (Лазолван®) обладает комплексным лечебным эффектом: высокой муколитической эффективностью с выраженным отхаркивающим действием, противовоспалительным и антиоксидантным действием, а также стимулирует синтез сурфактанта и местный иммунитет слизистых оболочек респираторного тракта. Лазолван® имеет несколько лекарственных форм для использования в детской
практике (сироп для приема внутрь и раствор для ингаляций и для приема внутрь), обладает высо-
кой биодоступностью и хорошей переносимостью, практически не имеет побочных эффектов.
ЛИТЕРАТУРА
1. Машковский М.Д. Лекарственные средства. В 2 тт. М.: Медицина, 1998; Т. 1: 358-367.
2. Амелина Е.Л., Анаев Э.Х, Красовский СА. и др. Муко-активная терапия. Под ред. А.Г. Чучалина, А.С. Белевского. М.: ИД «Атмосфера», 2006.
3. Симонова О.И. Дорназа альфа: три клинических эффекта. Педиатрическая фармакология. 2008; 5 (2): 26-32.
4. Нурмухамедов Р.Х. Простуда. Consilium provisorum. 2001; 1 (1): 15-18.
5. Каррер П. Курс органической химии. 2-е изд. Под ред. М.Н. Колосова. Л.: ГНТИХЛ, 1962: 1092-1093.
6. Джилл Фаррер-Холлс. Ароматерапия. Полное руководство по применению эфирных масел: Пер. с англ. М.: «Кладезь-Букс», 2006: 400 с.
7. Белоусов Ю.Б., Омельяновский В.В. Клиническая фармакология болезней органов дыхания. Справочное руководство. М.: Универсум Паблишинг, 1996: 176 с.
8. Disse K. The pharmacology of ambroxol — review and new results. Eur. J. Resp. Dis. 1987; 71 (Suppl. 153): 255-262.
9. Овчаренко С.И. Муколитические (мукорегуляторные) препараты в лечении хронической обструктивной болезни легких. РМЖ. 2002; 10 (4): 153-157.
10. Лекарственные препараты в России. Справочник Видаль. М.: Астрофармсервис, 2001: 3-46.
11. Симонова О.И. Лазолван при небулайзерной терапии у детей. Рос. пед. журнал. 2009; 5: 52-55.
12. Инструкция по медицинскому применению препарата Лазолван®. Регистрационный номер: сироп 15 мг/5 мл П №014992/03 от 17.03.2010; сироп 30 мг/5 мл П №014992/02 от 04.03.2010; таблетки П №014992/01 от 04.03.2010.
13. Weinmann H-M. Ambroxol in paediatrics. Therapiewoche. 1981; 31: 7940-7947.
14. Wauer RR, Schmalish G, Bohme B, et al. Randomised double blind trial of ambroxol for the treatment of respiratory distress syndrome. Eur. J. Paediatr. 1992; 15: 357-363.
15. Weiser T. Ambroxol: a CNS Drug? CNS Neuroscience&T herapeutics. 2008; 14 (1): 17-24
16. Braga PC. Antibiotic penetrability into bronchical mu-
cus: Pharmocokinetics and Clinical considerations. Curr. Ther. Res. 1991; 49: 300-327.
17. Wiemeyer JCM. Influence of ambroxol on bronchopulmonary levels of antibiotics. Arzneim. Forsch. Drug. Res. 1981; 31 (1) (6): 974-976.
18. Коровина НА, Захарова И.Н., Заплатников АЛ, Овсянникова Е.М. Кашель у детей. Противокашлевые и отхар-киваюшие лекарственные средства в педиатрической практике. Пособие для врачей. М.: Посад, 2000: 53 с.
19. Самсыгина ГА. Длительный кашель у детей: причины, патогенез и принципы терапии. Педиатрия. 2005; 5: 85-91.
20. Principi N, Zavattini G. Possibility of interaction among antibiotics and mucolytics in children. Int. J. Pharm. Res. 1986; 6 (5): 369-372.
21. Зайцева О.В. Рациональный выбор муколитической терапии в лечении болезней органов дыхания у детей. РМЖ. 2009; 19: 1217-1222.
22. Волков И.К., Лукина О.Ф., ТылоО.В., КушелевскаяО.В. Место муколитической терапии в лечении хронических заболеваний легких у детей. Consilium medicum (Прилож. 1 Педиатрия). 2005: 33-36.
23. Kupczyk M, Kuna P. Mucolytics in acute and chronic respiratory tract disorders. II. Use for treatment and antioxidant properties. Pol. Merkuriusz. Lek. 2002; 12 (69): 248-252.
24. Fraschini F, Scaglione F, Scarpazza G, Marchi F, Cal-zavara M. Effects of a Mucolytic Agent on the Bioavailability of Antibiotics in Patients with Chronic Respiratory Diseases. Curr. Ther. Res. 1988; 43: 734-742.
25. Spatola J, Poderoso J, Wiemeyer J, et al. Influence of Аmbroxol on lung tissue penetration of amoxicillin. Arzneim. Forsch. Drug Res. 1987; 37 (11) (8): 965-966.
26. Хрущев С.В., Симонова О.И. Физическая культура детей с заболеваниями органов дыхания. Учебное пособие. М.: Медицина, 2006: 304 с.
27. Мизерницкий Ю.Л., Мельникова И.М., Батожаргало-ва Б.Ц. и др. Муколитическая терапия при заболеваниях нижних дыхательных путей. Врач. 2009; 12: 78-82.
Ингаляции с лазолваном и физраствором для детей: растворы для ингаляторов (небулайзеров), пропорции
купили небулайзер примерно год назад! Делали ингаляции с мин водой и физ раствор с лазолваном или амбробена! Мне было очень интересно чем можно ещё проводить ингаляцию и нашла вот такую статью,
РАСТВОРЫ ДЛЯ ИНГАЛЯТОРОВ (НЕБУЛАЙЗЕРОВ)
1. Препараты, расширяющие бронхи (Бронхолитики)
Беродуал, действующее вещество: фенотерол и бромид ипратропиума (раствор для ингаляций) – Предупреждение и лечение удушья при хронических обструктивных заболеваниях дыхательных путей. Наиболее эффективный из бронхорасширяющих препаратов, обладает наименьшими побочными действиями.
Взрослым и детям старше 12 лет – 2 мл (40 капель) препарата на 1 ингаляцию, до 4 раз в день
Детям от 6 до 12 лет – 1 мл (20 капель) препарата на 1 ингаляцию, до 4 раз в день
Детям до 6 лет – 0,5 мл (10 капель) препарата на 1 ингаляцию, до 3 раз в день
Для приготовления ингаляционного раствора следует к рекомендуемой дозе препарата добавить 3 мл физраствора
Беротек, действующее вещество: фенотерол (0,1%-ный раствор для ингаляций) –
Для купирования приступа бронхиальной астмы:
Взрослым и детям старше 12 лет – 0,5 мл (0,5 мг – 10 капель), в тяжелых случаях – 1 мл (1 мг – 20 капель)
Детям 6–12 лет (масса тела 22–36 кг) – 0,25-0,5 мл (0,25-0,5 мг – 5-10 капель), в тяжелых случаях – 1 мл (1 мг – 20 капель)
Профилактика и симптоматическое лечение бронхиальной астмы и хронической обструктивной болезни легких:
Взрослым и детям старше 6 лет – 0,5 мл (0,5 мг – 10 капель) на 1 ингаляцию, до 4 раз в день
Детям до 6 лет (масса тела менее 22 кг) – 0,25-1 мл (0,25-1 мг – 5-20 капель), до 3 раз в день
Рекомендованную дозу непосредственно перед применением разводят физраствором до объема 3–4 мл. Интервал между ингаляциями не должен быть менее 4 часов.
Сальгим, Вентолин Небулы, действующее вещество: сальбутамол (0,1%-ный раствор для ингаляций) – Купирование приступов удушья, профилактика и симптоматическое лечение бронхиальной астмы и хронической обструктивной болезни легких. По эффекту значительно уступает Беротеку
Взрослым и детям – 2,5 мл (2,5 мг) на 1 ингаляцию, до 4 раз в день с интервалом между ингаляциями не менее 6 часов
Предназначен для использования в неразведенном виде
Атровент, действующее вещество: бромид ипратропиума (0,025%-ный раствор для ингаляций) – Купирование приступов удушья, профилактика и симптоматическое лечение бронхиальной астмы и хронической обструктивной болезни легких. По эффекту несколько уступает Беротеку и препаратам сальбутамола, но основным достоинством является безопасность применения
Взрослым и детям старше 12 лет – 0,5 мг (40 капель) на 1 ингаляцию, 3–4 раза в день
Детям 6–12 лет – 0,25 мг (20 капель) на 1 ингаляцию, 3–4 раза в день
Детям до 6 лет – по 0,1–0,25 мг (8-20 капель) на 1 ингаляцию, 3–4 раза в день (под наблюдением врача).
Рекомендованную дозу непосредственно перед применением разводят физраствором до объема 3–4 мл. Интервал между ингаляциями не менее 2 часов
2. Препараты, разжижающие мокроту (Муколитики) и выводящие мокроту (Секретолитики, отхаркивающие)
Флуимуцил, АЦЦ Инъект, действующее вещество: ацетилцистеин (10%-ный раствор для инъекций) – Нарушение отхождения мокроты из нижних дыхательных путей, облегчение отхождения слизистого секрета в верхних дыхательных путях
Взрослым и детям старше 12 лет – 3 мл препарата на 1 ингаляцию, 1-2 раза в день
Детям от 6 до 12 лет – 2 мл препарата на 1 ингаляцию, 1-2 раза в день
Детям от 2 до 6 лет – 1-2 мл препарата на 1 ингаляцию, 1-2 раза в день
Рекомендуемую дозу препарата следует развести с физраствором в соотношении 1:1
Курс лечения – не более 10 дней
Препараты ацетилцистеина не следует применять одновременно с приемом антибиотиков, т.к. они снижают всасываемость антибиотиков. В случаях, когда требуется одновременное введение ацетилцистеина и антибиотика, используют либо другую форму препарата: «Флуимуцил-антибиотик», либо применяют иные муколитические препараты, совместимые с антибиотиками (к примеру, на основе амброксола). Следует отметить, что применение препаратов ацетилцистеина снижает токсическое действие парацетамола на печень.
Лазолван, Абмробене, действующее вещество: амброксол (раствор для ингаляций и приема внутрь) –Острые и хронические заболевания дыхательных путей с выделением вязкой мокротыВзрослым и детям старше 6 лет – 2-3 мл раствора на 1 ингаляцию, 1-2 раза в день
Детям от 2 до 6 лет – 2 мл раствора на 1 ингаляцию 1-2 раза в день
Детям до 2 лет – 1 мл раствора на 1 ингаляцию, 1-2 раза в день
Для приготовления ингаляционного раствора следует рекомендуемую дозу препарата развести с физраствором в соотношении 1:1
Курс лечения – не более 5 дней
Препараты на основе амбоксола не следует применять одновременно с противокашлевыми препаратами (например: кодеин, либексин, фалиминт, бронхолитин, пектуссин, синекод и др.). Применение препаратов амброксола способствует хорошему всасыванию антибиотиков.
Нарзан, Боржоми (слабощелочные минеральные воды) – Увлажнение слизистой дыхательных путейНа 1 ингаляцию используют 3-4 мл минеральной воды, 2-4 раза в день.
Перед ингаляцией минеральную воду следует отстоять до дегазации.
Синупрет, гомеопатический фитопрепарат (капли на основе экстрактов растений: корень генциана (горечавки), щавель, первоцвет, бузина, вербена) – Восстанавливает защитные свойства и уменьшает отек слизистой оболочки дыхательных путей при острых и хронических синуситах. Способствует оттоку экссудата из придаточных пазух носа
Для приготовления ингаляционного раствора препарат необходимо предварительно развести в физрастворе:
Для взрослых и детей старше 16 лет – в соотношении 1:1 (на 1 мл препарата 1 мл физраствора)
Для детей от 6 до 16 лет – в соотношении 1:2 (на 1 мл препарата 2 мл физраствора)
Для детей от 2 до 6 лет – в соотношении 1:3 (на 1 мл препарата 3 мл физраствора)
На 1 ингаляцию используют 3-4 мл полученного раствора, 3 раза в день.
Геделикс, фитопрепарат (капли на основе экстракта плюща) – Заболевания верхних дыхательных путей и бронхов с трудноотделяемой мокротой, кашель (в т.ч. сухой)
Для приготовления ингаляционного раствора препарат необходимо предварительно развести в физрастворе:
Для взрослых и детей старше 10 лет – в соотношении 1:1 (на 1 мл препарата 1 мл физраствора)
Для детей до 10 лет – в соотношении 1:2 (на 1 мл препарата 2 мл физраствора)
На 1 ингаляцию используют 3-4 мл полученного раствора, 3 раза в день.
Микстура от кашля, фитопрепарат (порошок (детский и взрослый) для приготовления раствора на основе экстрактов растений: анис, корень солодки, корень алтея, термопсис) – Заболевания дыхательных путей, сопровождающиеся кашлем, особенно при затрудненном отхождении мокроты
Для приготовления ингаляционного раствора следует содержимое 1 упаковки растворить в 15 мл физраствора до полного рстворения без осадка
На 1 ингаляцию используют 3-4 мл полученного раствора, 3 раза в день.
Мукалтин, фитопрепарат (таблетки на основе экстракта корня алтея) – Отхаркивающее средство при заболеваниях дыхательных путей и легких
Для приготовления ингаляционного раствора следует 1 таблетку растворить в 80 мл физраствора до полного растворения без осадка
На 1 ингаляцию используют 3-4 мл полученного раствора, 3 раза в день.
Пертуссин, фитопрепарат (раствор на основе экстракта растений: чабрец, тимьян) – Отхаркивающее средство при трахеите, бронхите, коклюше
Для приготовления ингаляционного раствора препарат необходимо предварительно развести в физрастворе:
Для взрослых и детей старше 12 лет – в соотношении 1:1 (на 1 мл препарата 1 мл физраствора)
Для детей до 12 лет – в соотношении 1:2 (на 1 мл препарата 2 мл физраствора)
На 1 ингаляцию используют 3-4 мл полученного раствора, 3 раза в день.
. Сосудосуживающие (противоотечные) препараты
Адреналин (Эпинефрин), действующее вещество: эпинефрин (0,1%-ный раствор гидрохлорида адреналина для наружного применения или инъекций) – Бронхоспазм (приступ удушья), аллергический отек гортани, отек гортани при ларингите, ларинготрахеите и крупе
Взрослым и детям старше 2 лет – 0,5 мл препарата однократно, при необходимости процедуру повторяют
Детям до 2 лет – 0,25 мл препарата однократно, при необходимости процедуру повторяют
Для приготовления ингаляционного раствора следует к рекомендуемой дозе препарата добавить 3 мл физраствора.
Также можно препаратпредварительно развести в физрастворе:
Для взрослых и детей старше 2 лет – в соотношении 1:6 (на 1 мл препарата 6 мл физраствора) и ингалировать по 3 мл полученного раствора на 1 ингаляцию.
Для детей до 2 лет – в соотношении 1:12 (на 1 мл препарата 12 мл физраствора) и ингалиро-вать по 3 мл полученного раствора на 1 ингаляцию.
Применять с осторожностью, увеличивает частоту сердечных сокращений! Не применять без консультации врача!
Нафтизин, действующее вещество: нафазолин (капли назальные, 0,05%-ный и 0,1%-ный раствор) – Аллергический стеноз (отек) гортани, стеноз (отек) гортани при ларингите, ларинготрахеите и крупе
Для приготовления ингаляционного раствора следует 0,05%-ный препарат развести с физраствором в соотношении 1:5 (на 1 мл препарата 5 мл физраствора) или 0,1%-ный препарат развести в соотношении 1:10 (на 1 мл препарата 10 мл физраствора).
Для снятия отека однократно ингалируют 3 мл полученного раствора, при необходимости процедуру повторяют.
8. Противокашлевые средства
Лидокаин, (2%-ный раствор гидрохлорида лидокаина) – Навязчивый сухой кашель. Местное анестезирующее действие
Взрослым и детям старше 12 лет – 2 мл препарата на 1 ингаляцию, 1-2 раза в день
Детям от 2 до 12 лет – 1 мл препарата на 1 ингаляцию, 1-2 раза в день
Для приготовления ингаляционного раствора следует к рекомендуемой дозе препарата добавить 2 мл физраствора.
Применять с осторожностью, имеются очень серьезные противопоказания! Не применять без консультации врача!
Туссамаг, фитопрепарат (капли на основе экстракта тимьяна) – Заболевания верхних дыхательных путей, сопровождающиеся непродуктивным кашлем
Для приготовления ингаляционного раствора препарат необходимо предварительно развести в физрастворе:
Для взрослых и детей старше 17 лет – в соотношении 1:1 (на 1 мл препарата 1 мл физраствора)
Для детей от 6 до 16 лет – в соотношении 1:2 (на 1 мл препарата 2 мл физраствора)
Для детей от 1 до 5 лет – в соотношении 1:3 (на 1 мл препарата 3 мл физраствора)
На 1 ингаляцию используют 3-4 мл полученного раствора, 3 раза в день.
Правила проведения ингаляций
1. Ингаляции следует принимать не ранее чем через 1-1,5 часа после еды, при этом не следует отвлекаться разговором. После ингаляций в течение 1 часа не рекомендуется разговаривать, принимать пищу, выходить на улицу (в прохладную погоду).
2. При заболеваниях верхних дыхательных путей (носа, околоносовых пазух и носоглотки) вдох и выдох необходимо делать через нос, используя маску. Дышать спокойно, без напряжения.
3. При заболеваниях средних дыхательных путей (горло, гортань) вдох и выдох следует делать через рот, используя маску. Дышать следует спокойно в обычном режиме
4. При заболеваниях трахеи, бронхов, легких рекомендуется вдыхать аэрозоль через рот, используя мундштук. Дышать глубоко и ровно.
5. Большинство растворов для ингаляций приготовляются на основе физиологического раствора 0,9% хлорида натрия (NaCl) в качестве растворителя и увлажнителя. Исходный лекарственный препарат разводят с физраствором в определенных соотношениях.
6. Хранить приготовленный раствор нужно в холодильнике не более суток. Перед употреблением обязательно подогреть до комнатной температуры
7. При одновременном назначении нескольких препаратов следует соблюдать очередность. Первым ингалируется бронхорасширяющее средство, спустя 15-20 минут – средство разжижающее и выводящее мокроту, затем, после отхождения мокроты, – антибиотик или противовоспалительное средство
8. Курс лечения зависит от сложности заболевания и применяемого препарата (от 5 до 10 дней)
9. Хотя небулайзерная терапия не относится к тепловым физиотерапевтическим процедурам, тем не менее, не рекомендуется проводить ингаляции при повышенной температуре тела
10. В небулайзерах запрещено использовать масляные препараты. Различные масла используются для лечения заболеваний только верхних дыхательных путей, для которых достаточно воздействие крупнодисперсных частиц, поэтому для ингаляций маслами используются паровые ингаляторы. Небулайзер производит мелкодисперсные частицы. При использовании масляных растворов, происходит попадание мелкодисперсных частиц масла в легкие, а это существенно повышает риск развития так называемых масляных пневмоний. Так же применение эфирных масел в небулайзерах повышает риск возникновения аллергии по причине высокой концентрации активных веществ в легких.
11. В большинстве небулайзеров не разрешено использование самостоятельно приготовленных отваров и настоев трав, поскольку они имеют взвесь, которая значительно крупнее частиц аэрозоли и небулайзер не может их пропустить, что в свою очередь может привести к поломке прибора. По той же причине в небулайзерах не используют суспензии и сиропы (за исключением специальных суспензий для ингаляций). Хотя существуют небулайзеры, которые способны работать с отварами трав.
12. Такие лекарственные препараты как Эуфиллин, Папаверин, Димедрол и им подобные средства, так же не могут быть использованы в небулайзерах, поскольку они не имеют «точек приложения» на слизистой оболочке.
13. НЕ ЗАБУДЬТЕ ПРОКОНСУЛЬТИРОВАТЬСЯ С ВРАЧОМ!
УБЕДИТЕЛЬНАЯ ПРОСЬБА НЕ ПОЛЬЗУЙТЕСЬ ДАННОй СТАТЬЕЙ ДЛЯ САМОЛЕЧЕНИЯ, ТОЛЬКО ЕСЛИ ЕСТЬ НАЗНАЧЕНИЯ ВРАЧА. Статью печатаю только как справочный материал, т.к. самой врач говорит ну вот можно сделать ингаляцию с таким-то лекарством, а дозировки ни кто не говорит.
__________________
__________________
Что такое физраствор? Польза физиологического раствора при ингаляциях
У большинства людей такой препарат, как физиологический раствор, ассоциируется исключительно лишь с капельницей или внутримышечной инъекцией. Это неудивительно, так как чаще всего многие сталкиваются с ним именно после операции или во время болезни. Но польза и область применения физраствора этим не ограничиваются.
Для начала стоит разобраться, что такое физраствор и почему он вообще так называется. Физиологический раствор – это не что иное, как раствор обычной поваренной соли. В аптеке чаще всего продается именно 0,9-процентный раствор хлорида натрия (той самой соли). Отсюда возникает вопрос: раз это простая соль, которая есть дома у каждого человека, значит можно приготовить физиологический раствор самому? Конечно, можно: для этого десять грамм соли следует развести в одном литре кипяченой воды, довести до кипения и остудить. Но полученный таким способом раствор можно хранить в холодильнике не более суток – ведь приготовлен он не в стерильных условиях. Да и объем на выходе достаточно большой, что не всегда необходимо. Поэтому проще и безопаснее приобрести такой раствор в аптеке – тем более, что стоит он «копейки». Выпускается физраствор как в ампулах (по пять, десять, двадцать миллилитров), так и во флаконах (по сто, двести, четыреста и тысячи миллилитров).
Называется данный раствор физиологическим потому, что по своему составу, то есть концентрации в нем поваренной соли, почти соответствует ее же концентрации в плазме крови человека. Таким образом, этот раствор физиологичен, то есть естественен для человеческого организма. Именно по этой причине его вводят после операций, а также разбавляют им многие лекарства.
Но у физраствора есть еще очень полезная функция, о которой и пойдет дальше речь.
Он применяется для ингаляций в борьбе с заболеваниями дыхательных путей. Чтобы такие ингаляции были эффективны, необходимо приобрести небулайзер — специальный прибор, с помощью которого раствор распыляется на более мелкие частицы и позволяет проникнуть им глубже в дыхательные пути (что позволяет достичь быстрого результата).
Стоит также обратить внимание, что обычные паровые процедуры и использованием физраствора не имеют никакого смысла: при кипении раствора образуется водяной пар, а полезная соль превращается в осадок.
Польза именно физиологического раствора при ингаляциях обусловлена, во-первых, его способностью увлажнять – что облегчает отхождение мокроты при кашле. Во-вторых, входящая в его состав соль способна уничтожать болезнетворные бактерии и является естественным антисептиком. Кроме того, физраствор не способен вызвать аллергию, поэтому особенно часто используется для ингаляций детям.К физиологическому раствору можно также добавлять другие лекарственные средства для усиления эффекта лечения, но только согласно назначениям врача! Даже к безобидным, на первый взгляд, эфирным маслам следует относиться с осторожностью, так они при распылении в дыхательные пути образуют масляную пленку, которая препятствует отхождению мокроты и последующему выздоровлению.
Для самой процедуры ингаляции требуется около трех-четырех миллилитров физраствора (плюс лекарство, если таковое назначил доктор). Раствор заливается в специальную емкость небулайзера согласно инструкции по пользованию прибором. Ингаляция заключается во вдыхании пара через трубку небулайзера. Длительность процедуры зависит от возраста: детям по 1-2 минуты не больше двух раз в день, взрослым – по 4-5 минут три раза в день.
Продолжительность общего курса лечения такими ингаляциями определяется в зависимости от улучшения состояния. Но так как вреда данная процедура точно принести не может (при соблюдении выше описанных рекомендаций), ингаляции физраствором можно продолжать до достижения необходимого результата.
Ингаляции при ангине: небулайзер для детей, ингаляции при гнойной ангине
Можно ли делать ингаляцию при ангине? Этот метод лечения оправдан, поскольку помогает быстрее избавиться от налета и снять воспаление. Применять его следует в составе комплексной терапии, то есть вместе с антибиотиками и полосканиями.
Преимуществом ингаляции является то, что больной может провести процедуру самостоятельно в домашних условиях. Однако без назначения врача прибегать к данному методу не следует.
Способы проведения процедуры
Ингаляции при ангине делают разными методами, самый простой из которых — дышать паром, накрыв голову полотенцем. Заваренные лекарственные растения при этом помещаются в обычную кастрюлю.
Можно использовать и специальный ингалятор при ангине. С ним процедура становится более комфортной.
Небулайзер при ангине
Небулайзер представляет собой специальный аппарат для вдыхания лекарственных средств. Он позволяет делать так называемые влажные ингаляции, которые, в отличие от прочих (паровых, сухих, масляных), абсолютно безопасны. Можно ли при ангине делать ингаляцию небулайзером? Бесспорно, да, кроме того, при правильном использовании этот аппарат подходит даже для лечения грудничков. Небулайзер действует следующим образом: в него засыпается сухая лекарственная смесь, заливается физиологический раствор, далее прибор преобразует эту жидкость в аэрозоль.
При ангине можно дышать данным ингалятором при помощи трубки или мундштука. Раствор распыляется непосредственно на очаг инфекции и охватывает все пораженные болезнью участки. Есть несколько видов небулайзеров:
- компрессорный;
- ультразвуковой;
- меш-небулайзер.
Средства для ингаляций
Лучше дышать над свежеприготовленным лечебным средством, поскольку его активные вещества в этом случае будут действовать более эффективно. Ингаляции при тонзиллите можно делать с использованием шалфея, ромашки, зверобоя, мази «Звездочка», а также эфирных масел.
Смягчить боли в горле позволит и простая вода с добавлением соды. Традиционный способ лечения при ангине — дышать над вареной картошкой. Ее варить нужно до тех пор, пока вода не приобретет характерный картофельный запах. Для усиления эффекта можно добавить корицу или пихтовое масло.
При ангине хороший эффект дают ингаляции с луковым соком. Его необходимо развести раствором хлорида натрия в пропорции 1:2.
Для ингаляций с помощью небулайзера следует использовать медикаментозные средства — антибиотики, антисептики, препараты для укрепления иммунитета. Они при этом дают не менее выраженный эффект, чем при традиционных полосканиях. Если лечащий врач назначил определенные препараты из этой группы, проверить наличие лекарств в аптеках Киева можно через наш ресурс.
Ингаляции при гнойной ангине
Обычно именно данная форма заболевания причиняет наибольшее беспокойство. Ингаляции при гнойной ангине в острой форме делать нельзя. Направленный тепловой поток может спровоцировать прорыв гнойного содержимого, которое в результате разнесется по кровотоку. В результате патогенная флора способна вызвать опасный патологический процесс в любом участке организма.
Лучшее средство от гнойной ангины — это антибиотики, которые воздействуют непосредственно на причину болезни. Они уничтожают патогенные микроорганизмы и предотвращают осложнения.
Хорошо использовать лекарство от гнойной ангины, которое действует местно, но в острый период это могут быть полоскания либо таблетки для рассасывания. Если гнойники прорвались либо их рост остановился, что сопровождается снижением температуры, то ингаляции уже безопасны. И все же лучше проконсультироваться с врачом прежде, чем начинать их применять.
Ингаляции при ангине у детей
Горячий пар маленьким детям противопоказан, так как он может травмировать нежные ткани слизистой оболочки. Лучше всего делать ингаляции при ангине у детей небулайзером.
Растворы с антибиотиками или гормональными средствами при лечении ребенка следует применять осторожно. Можно использовать для ингаляции при ангине небулайзером препараты Ротокан и Тонзилгон-Н, а также календулу, настойку эвкалипта или прополиса. Ингаляции с обычной минеральной водой очень хорошо увлажняют и убирают воспаление.
Ингаляции небулайзером при ангине у детей до 6 месяцев без контроля специалиста применять нельзя. Для ребенка постарше длительность процедуры не должна превышать 5 минут.
Средство «Лазолван» (раствор для приема внутрь и ингаляции). Описание, инструкция
Препарат «Лазолван» (раствор для приема внутрь и ингаляций) представляет собой слегка коричневую или бесцветную прозрачную жидкость. Действующее вещество — амброксола гидрохлорид. Медикамент относится к группе отхаркивающих и муколитических средств.
Механизм действия
Препарат «Лазолван» (раствор для приема внутрь и ингаляций) способствует разжижению мокроты. Это действие обеспечивается за счет стимуляции серозных клеток слизистой оболочки бронхов.Благодаря действию медикамента отмечается нормализация двигательной активности ресничек мерцательного эпителия, предотвращается их срастание. Лечебная эффективность отмечается через полчаса после применения. Действие препарата сохраняется от шести до двенадцати часов (согласно дозировке).
Показания к применению
Средство «Лазолван» (раствор для приема внутрь и ингаляции) рекомендовано при патологиях дыхательной системы, осложненных образованием трудноизвлекаемой вязкой мокроты.Показания: бронхоэктатическая болезнь, бронхиальная астма, пневмония. Медикамент назначают при ХОБЛ, бронхите в острой или хронической форме.
Как принимать «Лазолван»?
Раствор для перорального приема может быть разбавлен фруктовым соком, чаем, водой или молоком. Пьют лекарство во время еды. Взрослым назначают по 100 капель трехразово, пациентам от 6 лет — по 50 кап. 2-3 раза, от двух до шести лет — трижды по 25 капель, до двух лет — по 25 кап. Дважды в день.Для ингаляций пациентам с шести лет рекомендуется принимать по 2-3 мл на процедуру. Пациентам до 6 лет — по 2 мл. Частота ингаляций — 1-2 в сутки. Для эффективной процедуры влажность воздуха в респираторе должна быть оптимальной. Для этого препарат смешивают с физиологическим раствором 1: 1. Рекомендуется подогреть смесь до температуры тела. Препарат можно использовать с любым современным ингалятором, кроме аппаратов испарительного типа.
Побочные действия препарата «Лазолван»
Раствор для ингаляций отзывы у многих пациентов положительные: они говорят о том, что препарат переносится очень хорошо.Лекарство практически не имеет негативных последствий. Очень редко возникают аллергические реакции. Однако, как отмечают врачи, они связаны, как правило, с повышенной чувствительностью пациента к компонентам препарата.
Противопоказания
Не назначать препарат в I триместре беременности, при гиперчувствительности к веществам, входящим в состав препарата. Корректировка схемы применения может потребоваться при назначении медсестрам и пациентам с почечной или печеночной недостаточностью.Осторожность при терапии соблюдается во втором и третьем триместрах.
особые инструкции
Во избежание развития кашлевого рефлекса во время ингаляций пациенту следует дышать ровно и спокойно. При бронхиальной астме процедуры проводят после приема бронходилататоров. Не рекомендуется применять медикамент «Лазолван» (раствор для приема внутрь и ингаляции) в сочетании с противокашлевыми препаратами, так как они препятствуют отхождению мокроты.
инструкция по применению, дозировка, отзывы
Современная медицина предусматривает использование лекарств не только перорально.Часто врачи назначают ректальное введение лекарств или инъекции. В последнее время стало популярным прописывать лекарства в ингаляциях. Такой подход к лечению позволяет лекарству сразу попасть в дыхательные пути, минуя желудочно-кишечный тракт. Несомненным достоинством таких процедур является их высокая эффективность и скорость действия. Часто медики назначают препарат «Лазолван» для ингаляций. Отзывы для детей рекомендуют этот метод лечения препаратом.Мнения родителей о его эффективности будут представлены вашему вниманию в статье. Также вы можете узнать, как проводится ингаляция ребенку Лазолван.
Когда необходима процедура?
Ингаляции ребенку с «Лазолваном» показаны при непродуктивном кашле. Препарат способствует разжижению мокроты и ее последующему выведению из бронхов. В результате ребенок может беспрепятственно откашливать скопившуюся слизь. Описываемое средство обладает секреторным, отхаркивающим и секретолитическим действием.В инструкции по применению указаны следующие показания к применению медикамента:
- хронический и острый бронхит;
- пневмония вирусного или бактериального происхождения;
- обструктивное заболевание органов дыхания, в частности легких;
- Бронхоэктазия и астма (с нарушением мокроты).
Перед применением лекарство детям обязательно показать ребенка врачу. Обоснованно оценить состояние малыша может только специалист.Также врач расскажет, как проводится ингаляция для ребенка «Лазолван».
Противопоказания, которые необходимо всегда учитывать
Как и любой другой лекарственный препарат, раствор имеет свои противопоказания и ограничения. Таким образом, состав никогда не назначается детям, сильно чувствительным к амброксолу и другим компонентам лекарства. Запрещено назначать лекарство детям с острой почечной или печеночной недостаточностью.
Состав также не применяют беременным и кормящим женщинам.Категорически запрещено самостоятельно применять медикамент детям первого года жизни.
Как подать заявку?
Ингаляции Лазолван ребенку требуют наличия определенного аппарата — небулайзера. Перед нанесением препарата его нужно перелить в отдельную емкость, предназначенную для медикаментов. После этого прибор включается в электрическую сеть (при необходимости) и начинается ингаляция. После завершения процедуры стоит протереть лицо ребенка, чтобы избежать высыпаний и покраснений.
Дозировка лекарства
Пропорции «Лазолвана» и физраствора для ингаляций детям назначаются врачом индивидуально. Многое зависит от веса ребенка, его возраста и характера кашля. Если врач не дал конкретных указаний, то стоит придерживаться информации из инструкции по применению. Что реферат говорит потребителю?
Детям после шести лет и взрослым пациентам препарат назначают по 2-3 миллилитра препарата до трех раз в сутки.Малышам до шести лет назначают по 2 миллилитра. Если вашему ребенку меньше года, то препарат можно вводить в дозе 0,5 миллилитра дважды.
Особенность использования лекарства в том, что его нужно предварительно развести физиологическим раствором. Для этого обычно используется пропорция один к одному, если другое не рекомендовано врачом. Однако некоторые специалисты прописывают малышам лекарство в дозе одна часть лекарства на три солевых раствора.
Особенности использования
Вы уже знаете, в какой дозировке выбрана «Лазолвана» для ингаляций детям.Однако этого недостаточно. Обязательно уточните у врача, в какие часы лучше проводить манипуляции. Обычно врачи рекомендуют использовать лекарство через некоторое время после еды. Однако в этом условии нет необходимости, потому что ребенок не будет принимать препарат внутрь.
Важной особенностью применения препарата, о которой специалисты часто умалчивают, является отказ от его употребления за несколько часов до сна. Медики рекомендуют проводить процедуру не позднее, чем через шестнадцать часов после полудня.Ведь состав обладает свойством провоцировать плевки и кашель. В результате ваш малыш просто не может нормально спать.
Отрицательные отзывы о препарате
Есть родители, которые говорят, что проведенная ими манипуляция верна. К препарату Лазолван внимательно изучили и соблюдали инструкцию по применению. Ингаляции детям не просто не помогли, но и вызвали негативную реакцию.
У некоторых детей после применения препарата развилась аллергия в виде кожной сыпи, зуда и крапивницы.Также родители свидетельствуют о появлении спазмов кашля, от которых началась рвота. Врачи сообщают, что в этих случаях необходима коррекция выбранной терапии. Если у вас аллергия на амброксол, вам следует выбрать альтернативное лекарство с аналогичным действием. При кашле, похожем на спазм, перед ингаляцией нужно принять лекарства, расслабляющие бронхи. Стоит отметить, что часто их назначают путем ингаляции.
Положительные отзывы
Потребители отмечают, что практически сразу после употребления медикамент начинает действовать.Благодаря тому, что состав попадает в дыхательные пути, эффект мгновенный. Лекарство способствует увеличению количества бронхиальной слизи и ее дальнейшему разжижению. Также состав провоцирует кашлевые рефлексы. После его употребления даже самые маленькие дети, еще не умеющие кашлять, начинают откашливать мокроту.
Препарат «Лазолван» имеет довольно неприятный вкус. Инструкция по применению сообщает, что его можно применять внутрь. Однако многие малыши отказываются пить этот раствор, при этом хорошо переносят ингаляции.
Потребители также сообщают о рентабельности данного лекарства. Итак, одного флакона препарата «Лазолван» хватает надолго. При частых болезнях можно использовать полгода. Стоимость лекарства около 400 рублей. Если провести сравнение с аналогичными препаратами, которые нужно принимать внутрь, то описанное лекарство более выгодно.
Врачи сообщают, что усилить действие препарата при ингаляции можно с помощью обильного питья.Простая вода помогает быстро увлажнить дыхательные пути и слизь. Врачи говорят, что не стоит переживать, если ребенок не выплюнет мокроту. При проглатывании слизь выводится через кишечник.
Небольшое подведение итогов
Вы узнали о применении препарата Лазолван для ингаляций. Инструкция для детей рекомендует использовать медикамент только после консультации с врачом. Помните, что к обращению с младенцами нужно относиться особенно ответственно. Никогда не прописывайте ребенку тот или иной препарат самостоятельно.Обратитесь к специалистам. При необходимости педиатр проведет ряд анализов и порекомендует правильное средство для коррекции кашля. Скорейшего выздоровления!
Ингаляции лазолван, как развести лазолван для ингаляций
На главную »ЛОР
· Прочитать: 7 мин.
В комплексном лечении больных с заболеваниями органов дыхания часто используются ингаляции. Преимущество метода в том, что лекарственные вещества вводятся непосредственно в пораженный участок.
Когда вы применяете этот метод лечения? Когда применяют ингаляции с Лазолваном? Какие устройства необходимы для введения лекарства? Насколько правильно делать процедуру? В чем особенности процедуры у детей? Давайте рассмотрим эти вопросы.
Как действует Лазолван при ингаляции
Лазолван — отхаркивающее и разжижающее лечебное средство. Выпускается в форме раствора для ингаляций и внутреннего приема, сиропа, пастилок и таблеток.Препарат выпускает итальянская компания.
В состав 100 г препарата входит 7,5 г действующего вещества амброксола. Также продукт содержит дополнительные вещества — хлорид натрия, лимонную кислоту и консервант бензоксония гидрохлорид.
При применении любой лекарственной формы Лазолван быстро всасывается тканями и переходит в кровь, где связывается с белками. Но больше всего он накапливается в легких. Попадая в просвет бронхов, препарат действует на слизистую оболочку — увеличивает выработку мокроты, при этом разжижая ее.Прогрессивные движения эпителия ресничек способствуют выходу слизи из бронхов. Лазолван проникает в альвеолы легочной ткани, где стимулирует выработку сурфактанта. Это вещество предотвращает коллапс легких.
Фармакологическое действие:
- усиливает выработку бронхиального секрета;
- разжижает мокроту и ускоряет ее отхождение.
Лечебное действие Лазолвана — облегчение дыхания после выведения вязкой мокроты из бронхов.В результате прекращается кашель и уменьшается одышка. Препарат предотвращает приступы удушья при бронхиальной астме.
Рекомендуемая литература — Амброгексал для ингаляций.
При каких заболеваниях назначают Лазолван
Лазолван для ингаляций часто используется при заболеваниях бронхолегочной системы:
- хроническая обструктивная болезнь легких;
- бронхит;
- бронхиальная астма;
- — воспаление легких;
- бронхоэктатическая болезнь.
При хронических случаях ингаляции с Лазолваном практикуют в таких случаях:
- , когда отхождение мокроты затруднено при бронхоэктазиях;
- при частых приступах бронхиальной астмы, вызванных скоплением густой слизи;
- для стимуляции отхаркивания при пневмонии;
- Лазолван применяют в случаях, когда необходимо вывести вязкую мокроту или стимулировать ее образование.
При каком кашле делают ингаляции с лазолваном
Препарат назначают при сухом и влажном кашле.Оба типа являются защитной реакцией организма, сигнализирующей о необходимости помощи. Сухой кашель возникает при заболеваниях, раздражающих слизистые оболочки;
- аллергические состояния;
- муковисцидоз;
- — воспаление легких;
- бронхит;
- бронхиальная астма;
- онкологические заболевания;
- ларинготрахеит;
- фарингит.
Некоторые сердечные заболевания также сопровождаются сухим кашлем.Длительное состояние с этим симптомом приводит к распространению инфекции на нижние дыхательные пути. Вдыхание Лазолвана стимулирует выделение мокроты и способствует ее оттоку. Благодаря такому щадящему действию кашель прекращается.
При бронхиальной астме периоды обильного, влажного и сухого непродуктивного кашля различаются. После осмотра врач дает рекомендации, когда и при каком кашле можно применять муколитические средства. Для отхождения вязкой мокроты, закупоривающей бронхи, производят ингаляции Лазолван.Разжижает мокроту, ускоряет выделение из дыхательных путей. Через 10-15 минут после процедуры состояние пациента улучшается.
Читайте также: Перцовый пластырь от кашля у детей и взрослых: где и как клеить, инструкция по применению
При бронхиальной астме мокрота выделяется в большом количестве, но из-за вязкой консистенции ее сложно удалить или не удалить вовсе . В период скопления мокроты усиливается одышка и начинается приступ удушья.Вот как раз в таких случаях и помогает муколитический препарат Лазолван для ингаляций. Чтобы облегчить дыхание, нужно вывести густую слизь. Лазолван при ингаляции, разжижая мокроту, способствует ее легкому отхождению.
Порядок проведения ингаляции с фосолваном
Перед проведением процедуры обратите внимание на способ разведения Лазолвана. В чистом виде препарат не применяется. Для приготовления раствора препарат смешивают с физиологическим раствором в соотношении 1: 1. Важно! Приготовленный раствор не хранят — его используют сразу после разведения.
Для введения Лазолвана в дыхательные пути необходимо наличие распылителя. Аппараты, которые могут доставлять лекарства в нижние отделы дыхательной системы, работают от сети. Принцип их действия основан на том, что ультразвук, воздействуя на препарат
, создает мелкодисперсные аэрозоли с дисперсностью более 8 мкм. Именно такие мелкие частицы лекарства могут проникать в бронхи и достигать легочных альвеол. Этими свойствами обладают все современные опрыскиватели, кроме паровых ингаляторов.Ингаляторы Лазолвана — это: небулайзер
- ;
- опрыскиватель компрессионный;
- меш — небулайзер.
Преимущество усовершенствованного устройства в том, что ультразвук воздействует не на само лекарство, а на мембрану устройства. Это свойство предотвращает разрушение некоторых лекарств в процессе работы устройства.
А теперь рассмотрим, как делать ингаляцию Лазолван:
- Приготовленный раствор помещается в емкость небулайзера.
- Подключите устройство, используя трубку и лицевую маску. В комплекте также есть мундштук для ингаляции.
- Перед процедурой подождите 15-30 секунд, пока небулайзер нагревает раствор до оптимальной температуры 43 ° С.
- Пациент садится на стул и надевает маску.
- После включения прибора взрослый человек дышит ингаляционным раствором 5 минут, а ребенок — 3 минуты.
- Кратность сеансов для ребенка от рождения до 6 лет — 1-2 процедуры в течение дня.Взрослые и дети от 6 лет обычно делают 2 процедуры в день.
Обратите внимание на то, что вдох осуществляется при обычном дыхании без напряжения. Глубокий вдох вызывает спазм бронхов. При использовании маски человек дышит спокойно, ртом.
Процедура ингаляции проводится через 1,5 часа после еды, но не перед сном — амброксол стимулирует кашель, не дающий спать по ночам. Делать ингаляции разрешено 5-6 дней подряд, после чего делают перерыв.
Советуем прочитать — Какую минеральную воду использовать для ингаляций?
Особые указания перед ингаляцией
При неправильном применении лекарственные препараты могут иметь нежелательные последствия:
- Лазолван для ингаляций нельзя смешивать с минеральной водой. В щелочной среде и в сочетании с кромоглициевой кислотой вещество выпадает в осадок. Важный! Лазолван следует разводить только физиологическим раствором.
- Не применять препарат также с противокашлевыми средствами — Пектусин, Либексин, Кодтерпин, Синекод.Эти препараты предотвращают выделение мокроты.
- Пациентам, придерживающимся гипонатрической диеты, следует отметить, что Лазолван содержит натрий.
- Напоминание для чувствительных людей — препарат содержит консервант бензалкония хлорид. Может вызывать кожные аллергические реакции вплоть до тяжелых форм.
- Ингаляции беременным противопоказаны в первом триместре, а во II и III — врачи назначают их с осторожностью.
- Людям с почечной недостаточностью процедуру можно проводить только по назначению врача — препарат выводится почками в течение 5 дней.
Смотрите также: Как быстро избавиться от сильного сухого кашля, в домашних условиях, народные средства
Важно! Если ингаляции Лазолвана производятся пациентам с бронхиальной астмой, то сначала используйте бронходилататоры для предотвращения спазма дыхательных путей.
Ингаляция детей с лазолванумом
Перед процедурой детям рекомендуется приготовить свежую смесь для ингаляций. Дозировка Лазолвана врачи назначают по возрасту:
- для детей до 6 лет по 2 мл 1-2 сеанса в день;
- взрослым и детям старше 6 лет — по 2-3 мл 1-2 раза в течение дня.
Продолжительность процедуры для ребенка до 6 лет составляет 3 минуты, а после 6 лет — 5 минут. Ингаляции Лазолваном детям назначают на 5 дней.
Отмеренную дозу препарата разводят таким же количеством физиологического раствора, помещают в емкость небулайзера и проводят процедуру.
Если ребенку, страдающему бронхиальной астмой, делают ингаляцию, предварительно применяют бронходилататоры для предотвращения спазмов бронхов. Для этого Беродуал применяют при бронхите.Препарат эффективно предотвращает приступы удушья при обструктивной форме бронхита. К тому же у него минимум побочных эффектов.
Читайте также — Что лучше Пульмикорт или Беродуал в ингаляциях?
Особенности процедуры для детей
В детстве используйте небулайзер с маской для контроля поступления лекарства в дыхательные пути.
Для эффективности процедуры рекомендуется соблюдать ряд правил:
- Ингаляция Лазолвана проводится в спокойном состоянии ребенка.Во время плача или в раздраженном состоянии нарушается дыхание.
- Перед сеансом небулайзер автоматически нагревает раствор за 15-30 секунд до 43 ° С. Лекарство от простуды вызывает рефлекторный спазм.
- После надевания маски взрослые объясняют, что им нужно дышать свободно и через рот.
- На процедуру малышей приводят через 1,5 часа после еды.
- Детям не разрешается играть в мобильные игры до ингаляции.
- Процедура не проводится при повышении температуры тела выше 37.5 ° C.
- Во время сеанса ребенок сидит прямо с поднятой головой для максимальной проходимости дыхательных путей.
- Лазолван при ингаляции не попадает в дыхательные пути во время разговора.
- После сеанса ребенок отдыхает в комнате 10-15 минут, а в холодное время года — не менее 40 минут.
- Ребенок после ингаляции в течение часа не принимает ни воды, ни пищи. Это продлевает действие Лазолвана на дыхательные пути.
Выздоровление ребенка зависит от правил.Лазолван в ингаляциях часто применяется для лечения бронхов и легких у людей независимо от возраста. Муколитические свойства используются, когда необходимо вывести из бронхов вязкую мокроту для облегчения дыхания. При сухом кашле его применяют для стимуляции образования слизи. Для введения Лазолвана не подходят только паровые ингаляторы.
Источник
Отхаркивающий препарат «Лазолван». Отзывы и мнения
Дети часто простужаются, особенно зимой, наверное, нет ни одного родителя-одиночки, который бы не столкнулся с кашлем со своим ребенком.В начале болезни настолько сухо и болезненно, что дети плохо спят, жалуются на боли в горле и за грудиной. В этом случае нужны препараты, способные усилить секрецию бронхиальной слизи и вывести ее наружу. Этот препарат представляет собой сироп «Лазолван», отзывы о котором могут быть как положительными, так и отрицательными. Многие родители сомневаются в необходимости использования таких средств на детей, оправдана ли такая точка зрения?
Препарат «Лазолван». Инструкция
Препарат имеет в своем составе амброксол, мазок мокроты, который в детстве просто необходим, ведь самостоятельно откашливать его малыши не могут.Его назначают при хронических и острых заболеваниях дыхательных путей (ларингит, бронхит, пневмония, бронхоэктазия, астма и другие патологии, сопровождающиеся затруднением отхождения мокроты). У недоношенных детей может быть респираторный дистресс-синдром, когда с легкими невозможно справиться из-за незрелости, в этом случае вводят раствор «Лазолван» внутримышечно, что дает положительный эффект.
Препарат выпускается в форме таблеток, сиропа и раствора для ингаляций и инъекций.
Дозировка зависит от возраста, до 6 лет необходимо 15 мг на прием, от 6 до 12 лет — 30 мг, в более старшем возрасте назначают 60 мг препарата (взрослая доза). Сироп и таблетки принимают, запивая водой, два-три раза в день во время еды.
Нельзя пить лекарство на ночь, оно может вызвать приступы кашля во время сна, так как действующее вещество (амброксол) сохраняет свою активность до 12 часов после приема.
В целом препарат «Лазолван» переносится хорошо, в редких случаях возможна аллергия на компоненты сиропа (ароматизатор, цвет).
Это лекарство в сочетании с антибиотиками увеличивает их концентрацию в легочной ткани, кроме того, доказано, что в лабораторных условиях действующее вещество препарата губительно действует на возбудителя туберкулеза.
Не пейте сироп или таблетки Лазолван со средствами от кашля. Такое сочетание приводит к скоплению мокроты в просвете бронхов.
Лазолван детский, отзывы
Отзывов об этом лекарстве много, в основном положительные.Многие довольны результатом, сироп помог быстрее вывести мокроту из легких и вылечить болезнь.
Однако о препарате «Лазолван» отзывы могут быть и отрицательными, это связано, например, с аллергией, которая часто возникает у детей. Некоторые мамы жаловались на негативную реакцию ребенка — рвоту, диарею, сыпь, тошноту. При длительном приеме могут возникнуть боли в животе и изжога.
Некоторые родители считают покупку сиропа Лазолван пустой тратой денег, потому что есть более дешевые препараты на основе того же вещества (амброксола).
Не всегда ребенку следует пить «Лазолван» (детский сироп), отрицательные отзывы связаны с тем, что кашель может быть аллергическим, например, при ларингите, когда нельзя есть сладкое и красное, лучше давать детские капли «Амброзан», они не содержат красителей и ароматизаторов.
Другой альтернативой может стать раствор для ингаляций «Лазолван», отзывы о нем положительные. Дело в том, что при попадании прямо в легкие лекарство начинает действовать быстрее, и его расход значительно снижается.Однако для процедуры необходим ингалятор или небулайзер, а это недешево.
На основании прочитанного, насколько эффективен и доступен препарат «Лазолван», отзывы говорят о его высокой активности, но в то же время и немалой цене (около 300 рублей за 100 мл сиропа).
В любом случае, без консультации с врачом начинать прием каких-либо лекарств не рекомендуется.
p>инструкция по применению в быту
Осенне-весенний период — традиционные для времени различные болезни и простудные заболевания, вызывающие кашель, который мучит нас днем и ночью, мешает спать и нормально работать.Сам по себе кашель — это нормальная функция организма, направленная на очищение нашей дыхательной системы, в частности бронхов, от пыли, микробов и мертвых тканей.
При инфекционном поражении бронхов в них накапливается повышенное количество вязкой и густой слизи, которую мы пытаемся откашлять, купируя приступы. Чтобы помочь своему организму, мы ходим в аптеку за сиропами, таблетками и растворами для ингаляций.
Лазолван — один из лучших препаратов, способных избавить нас от болезненных припадков за несколько дней.
Лазолван — лекарственный препарат на основе амброксола хлорида (амброксола).Обладает отхаркивающим, секреторным, муколитическим и секретолитическим действием.
Другими словами, лазолван относится к новому поколению отхаркивающих средств, которые разжижают скопившуюся в наших бронхах слизь и способствуют ее выведению. Действующее вещество амброксол в его составе укрепляет местный иммунитет в бронхах, усиливая сопротивляемость дыхательной системы инфекциям. Кроме того, амброксол активирует выработку сурфактанта — вещества, которое омывает наши бронхи и легкие изнутри, т.е.е. очищает их слизистые ткани.
Лазолван, обладая всеми зарекомендовавшими себя функциями, не токсичен, практически не вызывает нежелательных реакций, поэтому может применяться у новорожденных и кормящих матерей.
Очень удобная форма применения лазолвана — в виде раствора для ингаляций.
Лазолван раствор для ингаляций Инструкция:
Форма выпуска: флаконы емкостью 100 мл. Содержание амброксола в 1 мл — 7,5 мг.
Лазолван для ингаляций.Фармакокинетика
Снимает воспаление в бронхах, разжижает и удаляет скопившуюся мокроту, усиливает подвижность ресничек в бронхах, способствуя быстрому удалению из них разжиженной слизи.
Применяется при влажном кашле, когда отхождение слизи затруднено. Лазолван назначают при трахеите, бронхиальной астме, ларингите, пневмонии, бронхите в хронической и острой формах, ларингите и др.
Препарат назначают недоношенным и новорожденным детям для лечения дистресс-синдрома, как элемент комплексной терапии.
Лазолван для ингаляций. Не назначают препарат в случаях
— Беременность: первые три месяца
— Для таблеток: детям до 6 лет.
— Дисфункция печени и почек
— Индивидуальная чувствительность к амброксолу / бромгексину
— При обострении язвы в желудочно-кишечном тракте.
— При эпилептическом синдроме
Лазолван для ингаляций. Побочные действия
— При индивидуальной чувствительности к препарату могут возникать следующие аллергические реакции разного проявления: кожный зуд, сыпь, крапивница.Очень редко может возникнуть анафилактический шок.
— Сухость во рту, диарея, тошнота, запор.
— Ринорея, сухость слизистых оболочек дыхательных путей.
Лазолван для ингаляций. Дозировка
В виде ингаляций препарат применяется во всех современных аппаратах (включая небулайзеры) для ингаляций, кроме паровых.
Рекомендуемая доза для детей от шести лет и взрослых: 1-2 ингаляции каждый день из расчета 2-3 мл раствора на ингаляцию.
Детям до 6 лет: ежедневно по 1-2 ингаляции. Дозировка: 2 мл раствора.
Как делать ингаляции с лазолваном
Препарат разводят физиологическим раствором в соотношении 1: 1. Например, возьмите 2 мл слизи для ингаляции и смешайте с 2 мл раствора натрия хлорида.
При проведении ингаляций дыхание должно быть плавным, без глубоких вдохов, чтобы не спровоцировать приступ кашля.
Перед ингаляцией полученную смесь нагревают до 37 градусов.Около 10 минут — среднее время вдоха.
p >>Киев / Украина — 27 августа 2017 г.
Киев / Украина — 27 августа 2017 г. — Лазолван (Лазолван) амброксол на белом фоне Фотография, картинки, изображения и сток-фотография без роялти. Изображение 92077971.Киев / Украина — 27 августа 2017 г. — Лазолван (Лазолван) Амброксол — секретолитическое средство, используемое при лечении респираторных заболеваний, связанных с вязкой или чрезмерной слизью
Только для редакционного использования: это изображение можно использовать только в редакционных целях.Использование этого изображения в рекламных, коммерческих или рекламных целях запрещено, если лицензиат не получил дополнительных разрешений. 123RF.com не предоставляет никаких услуг по оформлению документов.
M L XLТаблица размеров
| Размер изображения | Идеально подходит для |
| S | Интернет и блоги, социальные сети и мобильные приложения. |
| M | Брошюры и каталоги, журналы и открытки. |
| л | Плакаты и баннеры для дома и улицы. |
| XL | Фоны, рекламные щиты и цифровые экраны. |
Используете этот элемент в публикации, превышающей 500 000 экземпляров
?
Распечатать Электронный Всесторонний
3500 x 2337 пикселей | 29.6 см x 19,8 см | 300 точек на дюйм | JPG
Масштабирование до любого размера • EPS
3500 x 2337 пикселей | 29,6 см x 19,8 см | 300 точек на дюйм | JPG
Скачать
Купить одно изображение
6 кредитов
Самая низкая цена
с планом подписки
- Попробуйте 1 месяц на 2209 pyб
- Загрузите 10 фотографий или векторов.
- Нет дневного лимита загрузок, неиспользованные загрузки переносятся на следующий месяц
221 ру
за изображение любой размер
Цена денег
Ключевые слова
Похожие изображения
Нужна помощь? Свяжитесь с вашим персональным менеджером по работе с клиентами
@ +7 499 938-68-54
Мы используем файлы cookie, чтобы вам было удобнее работать.Используя наш веб-сайт, вы соглашаетесь на использование файлов cookie, как описано в нашей Политике использования файлов cookie
. ПриниматьАтровент жидкость (0,25 мг / мл) 20 — Адекад
Показания
Жидкость для ингаляций Атровент показана как бронходилататор для поддерживающего лечения бронхоспазма при хронической обструктивной болезни легких (ХОБЛ), включая хронический бронхит и эмфизему, а также при бронхиальной астме.
Действующее вещество: Ipratropii bromidum.
Состав
1 мл (20 капель) жидкого небулайзера содержит 261 микрограмм ипратропия бромида (Ipratropii bromidum) в виде моногидрата ипратропия бромида, что соответствует
250 мкг безводного бромида ипратропия.
Наполнитель с известным действием: бензалкония хлорид 0,01 г / 100 мл. Полный список вспомогательных веществ см. В разделе 6.1.
Дозировка
Дозировка должна соответствовать индивидуальным потребностям пациента. Во время лечения пациенты должны находиться под наблюдением врача.Не превышайте рекомендованную суточную дозу.
Пациентам следует посоветовать связаться со своим врачом, чтобы разработать новый план лечения, если лечение существенно не улучшится или если состояние пациента ухудшится, и немедленно обратиться за медицинской помощью в случае внезапной или быстро ухудшающейся одышки (затрудненное дыхание). .
Если врач не назначил иное, рекомендуемая дозировка (20 капель = приблизительно 1 мл; 1 капля = 0,0125 мг безводного ипратропия бромида):
Поддерживающая терапия:
Взрослые (включая пожилых) и подростки старше 14 лет. : 2.0 мл (40 капель = 0,5 мг) 3-4 раза в сутки.
Дети от 6 до 14 лет:
Поскольку имеется ограниченная информация об использовании продукта в этой возрастной группе, ингаляции в соответствии с рекомендованной дозировкой ниже должны проводиться под наблюдением врача:
1,0 мл (20 капли = 0,25 мг) 3-4 раза в день
Дети до 6 лет:
Поскольку объем информации об использовании продукта в этой возрастной группе ограничен, ингаляции в соответствии с рекомендуемой дозировкой ниже следует проводить наблюдение врача: 0.4 — 1,0 мл (8-20 капель = 0,1 — 0,25 мг) 3 раза до 4 раз в сутки
Применение препарата в суточной дозе более 2 мг для взрослых и детей старше 14 лет по 1 мг для детям до 14 лет проводить под наблюдением врача.
Инструкция по применению
Рекомендуемую дозу препарата развести 0,9% раствором натрия хлорида до объема 3-4 мл, распылить небулайзером и вдохнуть до полного израсходования раствора. Раствор следует разводить непосредственно перед каждым применением; любой неиспользованный разбавленный раствор следует выбросить.
Дозировка может варьироваться в зависимости от метода ингаляции и качества распыления. Продолжительность ингаляции можно регулировать объемом разбавленного раствора. Ингаляционная жидкость
Atrovent может вводиться с помощью распылителя любого типа, доступного на рынке. Если доступен настенный кислородный баллон, следует использовать скорость потока 6-8 литров в минуту.
Препарат можно применять совместно с ингаляциями препаратов, способствующих секреции и разжижению слизи, например, ингаляции Лазолвана, ингаляции жидкости из небулайзера.
Атровент и кромогликат динатрия не следует использовать в одном небулайзере, так как это может вызвать седиментацию.
Wskazania Атровент ж płynie сделать inhalacji шуткой wskazany яко лек rozszerzający oskrzela ш leczeniu podtrzymującym skurczu oskrzeli ш przewlekłej obturacyjnej chorobie płuc (POChP), ш тым przewlekłym zapaleniu oskrzeli я rozedmie płuc, A także ш astmie oskrzelowej.
Substancja czynna: Ipratropii bromidum.
Struktura
1 мл (20 кропли) небулизатора с полым покрытием 261 микрограммов бромку ипратропиума (Ipratropii bromidum) с последующим введением бромку ипратропия, вместе с получением
ипратропия 250 мкг безводного.
Substancja pomocnicza o znanym działaniu: chlorek benzalkoniowy 0,01 г / 100 мл. Pełny wykaz subsji pomocniczych, patrz punkt 6.1.
Dawkowanie
Dawkowanie należy dostosować do indywidualnych potrzeb pacjenta. Podczas leczenia pacjenci powinni pozostawać pod nadzorem lekarza. Nie przekraczać zalecanej porcji do spożycia w ciągu dnia.
Pacjentom należy zalecić, абы skontaktowali się г lekarzem ш CEĻU opracowania nowego Planu leczenia, jeśli leczenie Nie ulegnie znacznej poprawie LUB jeśli Стан pacjenta ulegnie pogorszeniu, я natychmiast zgłosili się сделать lekarza ш przypadku nagłej szybko nasilającej смазочного się duszności (duszności).
O ile lekarz nie zaleci inaczej, zalecane dawkowanie jest następujące (20 kropli = około 1 ml; 1 kropla = 0,0125 mg bezwodnego bromku ipratropium):
Leczenie wspomagałezujce 14 roku życia: 2,0 мл (40 кропли = 0,5 мг) 3-4 раза в день.
Dzieci от 6 до 14 lat:
Ze względu na ograniczone informacje na temat stosowania produktu w tej grupie wiekowej, inhalację zgodnie z poniższym zalecanym dawkowaniem należy wykowania produktu w tej grupie wiekowej, inhalację zgodnie z poniższym zalecanym dawkowaniem należy wykonza133 мл. -4 razy dziennie
Dzieci poniżej 6 lat:
Ponieważ ilość informacji na temat stosowania produktu w tej grupie wiekowej jest ograniczona, inhalacje zgodnie zalecanymi poniejkami dawkami kropli = 0,1 — 0,25 мг) 3 раза до 4 дней
Stosowanie leku w dawce dobowej większej niż 2 mg dla dorosłych i dzieci powyżej 14 lat oraz 1 mg dla dzieci poniżej od 14 latwa sienno.

 Рекомендуем внимательно ознакомиться со статьей: Опасность и вред ингаляций.
Рекомендуем внимательно ознакомиться со статьей: Опасность и вред ингаляций. Мамам «детсадовских» ребятишек очень хорошо знакома фраза: «2 дня ходим, потом 2 недели — на больничном».
Мамам «детсадовских» ребятишек очень хорошо знакома фраза: «2 дня ходим, потом 2 недели — на больничном». 

 Процедура простая, но требует определенных навыков и осторожности. Для этого следует усадить ребенка к себе спиной, предварительно очистить ему нос. У малышей это можно сделать при помощи ватных палочек (у детей до полугода только обычными ватными турундочками), а в старшем возрасте дети уже могут сами высмаркиваться. После этого нужно приподнять подбородок, удерживая лицо ребенка своей ладонью в приподнятом состоянии. С помощью пипетки закапать в оба носовые хода солевой раствор, опустить голову ребенка вперед. Из носа может вылиться часть лекарства, но результат такой процедуры все равно будет достигнут. Если особых рекомендаций педиатра заболевшего ребенка нет, можно пользоваться пипеткой и обычным физиологическим раствором. Но предпочтительнее стерильным раствором на основе морской воды. Заблуждение думать, что промывание носа ребенка вызовет привыкание или сопли сами вытекут. Часть, конечно, может вытечь наружу, но если не очищать нос, высок риск распространения инфекции в ниже лежащие дыхательные пути, развития таких осложнений, как воспаление трахеи, бронхов, легких.
Процедура простая, но требует определенных навыков и осторожности. Для этого следует усадить ребенка к себе спиной, предварительно очистить ему нос. У малышей это можно сделать при помощи ватных палочек (у детей до полугода только обычными ватными турундочками), а в старшем возрасте дети уже могут сами высмаркиваться. После этого нужно приподнять подбородок, удерживая лицо ребенка своей ладонью в приподнятом состоянии. С помощью пипетки закапать в оба носовые хода солевой раствор, опустить голову ребенка вперед. Из носа может вылиться часть лекарства, но результат такой процедуры все равно будет достигнут. Если особых рекомендаций педиатра заболевшего ребенка нет, можно пользоваться пипеткой и обычным физиологическим раствором. Но предпочтительнее стерильным раствором на основе морской воды. Заблуждение думать, что промывание носа ребенка вызовет привыкание или сопли сами вытекут. Часть, конечно, может вытечь наружу, но если не очищать нос, высок риск распространения инфекции в ниже лежащие дыхательные пути, развития таких осложнений, как воспаление трахеи, бронхов, легких.
 Следует отметить, что если нет особых рекомендаций на этот счет, снижать необходимо температуру выше 38,3 – 38,5°С. Если ребенок чувствует себя неплохо, играет, сохранен аппетит, и, вообще, температуру переносит хорошо, жаропонижающее препараты можно не применять. Если родители видят, что состояние ребенка плохое, он отказывается от еды и питья, становится вялым, возникает рвота, головная боль, температура повышается дальше, можно начать давать жаропонижающие и при невысокой температуре.
Следует отметить, что если нет особых рекомендаций на этот счет, снижать необходимо температуру выше 38,3 – 38,5°С. Если ребенок чувствует себя неплохо, играет, сохранен аппетит, и, вообще, температуру переносит хорошо, жаропонижающее препараты можно не применять. Если родители видят, что состояние ребенка плохое, он отказывается от еды и питья, становится вялым, возникает рвота, головная боль, температура повышается дальше, можно начать давать жаропонижающие и при невысокой температуре.  В настоящее время при лечении кашля широко применяются ингаляционные препараты – через специальный прибор – ингалятор. Такая тактика снижает системное воздействие лекарства на организм ребенка, где препарат достигает точки своего приложения — крупных и средних бронхов, и даже альвеол. Ингаляторы можно использовать с самого рождения ребенка, но необходимо обратить внимание на тип прибора, рекомендованные для него лекарственные вещества, их дозировки и кратность применения.
В настоящее время при лечении кашля широко применяются ингаляционные препараты – через специальный прибор – ингалятор. Такая тактика снижает системное воздействие лекарства на организм ребенка, где препарат достигает точки своего приложения — крупных и средних бронхов, и даже альвеол. Ингаляторы можно использовать с самого рождения ребенка, но необходимо обратить внимание на тип прибора, рекомендованные для него лекарственные вещества, их дозировки и кратность применения.
 Дома вообще можно раздеть до нижнего белья. Одноразовый подгузник с младенцев тоже рекомендовано снять. Не стоит забывать про физические методы охлаждения — можно обтирать прохладной водой, на голову, живот, места магистральных сосудов можно положить смоченную водой ткань. Следует обильно дробно поить заболевшего ребенка, даже если отказывается пить, необходимо постоянно предлагать из чайной ложечки, смачивать губы.
Дома вообще можно раздеть до нижнего белья. Одноразовый подгузник с младенцев тоже рекомендовано снять. Не стоит забывать про физические методы охлаждения — можно обтирать прохладной водой, на голову, живот, места магистральных сосудов можно положить смоченную водой ткань. Следует обильно дробно поить заболевшего ребенка, даже если отказывается пить, необходимо постоянно предлагать из чайной ложечки, смачивать губы.
 Ребенок не может посещать учебные заведения, отстает от образовательной программы, не принимает участия в соревнованиях и выступлениях. Родители не высыпаются, получают дополнительную нагрузку и либо не могут идти на работу из-за необходимости ухода за заболевшим, либо уходят в тревоге, и, в конце концов, тоже заболевают, заразившись от ребенка.
Ребенок не может посещать учебные заведения, отстает от образовательной программы, не принимает участия в соревнованиях и выступлениях. Родители не высыпаются, получают дополнительную нагрузку и либо не могут идти на работу из-за необходимости ухода за заболевшим, либо уходят в тревоге, и, в конце концов, тоже заболевают, заразившись от ребенка. В памяти начинают всплывать ситуации, когда ребенок бегал босиком по холодному полу, вышел раздетым из ванной комнаты, не надел шапку или шарф на улице, сидел у приоткрытого окна или пил слишком холодный напиток. Хотя инфекционная природа заболевания давно уже изучена и известна, многие люди до сих пор уверены, что основная причина этих болезней – переохлаждение. Действительно, это утверждение имеет право на жизнь, особенно когда есть сочетание заражения и переохлаждения или мы имеем дело с «дремлющей» в организме инфекцией. В этом случае переохлаждение является так называемым стрессовым фактором, «предрасполагающим» к тому, что человек все же заболеет.
В памяти начинают всплывать ситуации, когда ребенок бегал босиком по холодному полу, вышел раздетым из ванной комнаты, не надел шапку или шарф на улице, сидел у приоткрытого окна или пил слишком холодный напиток. Хотя инфекционная природа заболевания давно уже изучена и известна, многие люди до сих пор уверены, что основная причина этих болезней – переохлаждение. Действительно, это утверждение имеет право на жизнь, особенно когда есть сочетание заражения и переохлаждения или мы имеем дело с «дремлющей» в организме инфекцией. В этом случае переохлаждение является так называемым стрессовым фактором, «предрасполагающим» к тому, что человек все же заболеет. В холодное время хода содержание влаги в воздухе остается невысоким, ситуацию усугубляет работа систем отопления.
В холодное время хода содержание влаги в воздухе остается невысоким, ситуацию усугубляет работа систем отопления. Кроме того, дети любят делиться едой, откусывать от одного пирога или яблока и таким образом заражаются.
Кроме того, дети любят делиться едой, откусывать от одного пирога или яблока и таким образом заражаются. Они могут варьировать от легких, когда проявления ограничиваются чиханием, насморком, небольшим кашлем, слабостью, снижением аппетита, а температура тела остается нормальной, до среднетяжелых и даже тяжелых. В случае среднетяжелого течения инфекции, помимо вышеописанных симптомов, может регистрироваться повышенная температура тела, более выраженные катаральные явления (насморк, кашель), резкое снижение аппетита, сильная слабость, головная боль, боли в мышцах, суставах. Тяжелое состояние требует серьезной врачебной помощи и проявляется в виде полного отказа от еды, питья, резкой слабости, выраженной вялости, вместе с уже упомянутыми проявлениями. Могут отмечаться нарушения дыхания, одышка, боли в грудной клетке. Среднетяжелое и тяжелое состояние обычно требуют лечения в условиях стационара.
Они могут варьировать от легких, когда проявления ограничиваются чиханием, насморком, небольшим кашлем, слабостью, снижением аппетита, а температура тела остается нормальной, до среднетяжелых и даже тяжелых. В случае среднетяжелого течения инфекции, помимо вышеописанных симптомов, может регистрироваться повышенная температура тела, более выраженные катаральные явления (насморк, кашель), резкое снижение аппетита, сильная слабость, головная боль, боли в мышцах, суставах. Тяжелое состояние требует серьезной врачебной помощи и проявляется в виде полного отказа от еды, питья, резкой слабости, выраженной вялости, вместе с уже упомянутыми проявлениями. Могут отмечаться нарушения дыхания, одышка, боли в грудной клетке. Среднетяжелое и тяжелое состояние обычно требуют лечения в условиях стационара. Грипп протекает с выраженной головной, мышечной, суставной болью, высокой лихорадкой и поначалу неярко выраженным насморком и кашлем.
Грипп протекает с выраженной головной, мышечной, суставной болью, высокой лихорадкой и поначалу неярко выраженным насморком и кашлем.
 Наши врачи выполняют экспресс-тесты как на приеме в клинике, так и на дому.
Наши врачи выполняют экспресс-тесты как на приеме в клинике, так и на дому. Особых диетических рекомендаций не требуется. Интересно, что в разных странах по-разному подходят к лечению ОРВИ с точки зрения температуры пищи. Так, в некоторых странах при болях в горле совершенно официально рекомендуют как теплые, горячие, так и наоборот, холодные напитки.
Особых диетических рекомендаций не требуется. Интересно, что в разных странах по-разному подходят к лечению ОРВИ с точки зрения температуры пищи. Так, в некоторых странах при болях в горле совершенно официально рекомендуют как теплые, горячие, так и наоборот, холодные напитки. Их роль представляется весьма спорной. Поэтому мы стараемся избегать их использования. Вместо них предпочитаем простые, «народные» способы: теплое питье (вода, чай, компот, бульон), рассасывание меда (разрешено для детей старше 1 года, у которых нет риска аллергических реакций), рассасывание различных леденцов (осторожно, из-за риска вдыхания леденца при приступе кашля, с 6 летнего возраста). При болях в горле используют различные спреи и препараты для рассасывания. Следует обращать внимание на ограничение по возрасту для их использования. Этиотропная терапия, то есть терапия, направленная на устранение возбудителя ОРВИ, доказана для ежедневной практики на международном уровне лишь для терапии гриппа.
Их роль представляется весьма спорной. Поэтому мы стараемся избегать их использования. Вместо них предпочитаем простые, «народные» способы: теплое питье (вода, чай, компот, бульон), рассасывание меда (разрешено для детей старше 1 года, у которых нет риска аллергических реакций), рассасывание различных леденцов (осторожно, из-за риска вдыхания леденца при приступе кашля, с 6 летнего возраста). При болях в горле используют различные спреи и препараты для рассасывания. Следует обращать внимание на ограничение по возрасту для их использования. Этиотропная терапия, то есть терапия, направленная на устранение возбудителя ОРВИ, доказана для ежедневной практики на международном уровне лишь для терапии гриппа.  Важно не допускать жары в доме, температуру поддерживать на уровне 19-21 градусов Цельсия, своевременно проветривать и поддерживать оптимальный уровень влажности (около 50%).
Важно не допускать жары в доме, температуру поддерживать на уровне 19-21 градусов Цельсия, своевременно проветривать и поддерживать оптимальный уровень влажности (около 50%). 
 В настоящее время известно, что дополнительный прием этих витаминов не оказывает влияния на частоту заболеваемости респираторными инфекциями и выраженность их симптомов. Однако витамин С немного (всего на 14%) может сократить их длительность.
В настоящее время известно, что дополнительный прием этих витаминов не оказывает влияния на частоту заболеваемости респираторными инфекциями и выраженность их симптомов. Однако витамин С немного (всего на 14%) может сократить их длительность. Существуют мнения о том, что вакцина недостаточно эффективна и поэтому делать эту вакцинацию не нужно. С этим утверждением нельзя согласиться. Эффективность вакцины может варьировать у разных людей, это правда. Однако, если заболевает один человек, у которого вакцина не оказалась столь эффективна, а все окружающие его люди привиты, у них эффективность вакцинации может быть достаточно высокой, чтобы не заболеть. Таким образом, инфекция не будет распространяться дальше, как было бы в случае, если бы окружающие не имели вакцинации. То есть чем шире охват вакцинации, тем ниже риск широкого распространения заболевания. Это особенно важно для защиты ослабленных людей или тех, кому вакцинация противопоказана. Важно помнить, что впервые получающие вакцинацию против гриппа дети до 9-летнего возраста должны быть вакцинированы дважды с интервалом 4 недели. Для особых групп детей раннего возраста давно и эффективно используют препарат на основе моноклональных антител для профилактики РСВ-инфекции, который вводят внутримышечно.
Существуют мнения о том, что вакцина недостаточно эффективна и поэтому делать эту вакцинацию не нужно. С этим утверждением нельзя согласиться. Эффективность вакцины может варьировать у разных людей, это правда. Однако, если заболевает один человек, у которого вакцина не оказалась столь эффективна, а все окружающие его люди привиты, у них эффективность вакцинации может быть достаточно высокой, чтобы не заболеть. Таким образом, инфекция не будет распространяться дальше, как было бы в случае, если бы окружающие не имели вакцинации. То есть чем шире охват вакцинации, тем ниже риск широкого распространения заболевания. Это особенно важно для защиты ослабленных людей или тех, кому вакцинация противопоказана. Важно помнить, что впервые получающие вакцинацию против гриппа дети до 9-летнего возраста должны быть вакцинированы дважды с интервалом 4 недели. Для особых групп детей раннего возраста давно и эффективно используют препарат на основе моноклональных антител для профилактики РСВ-инфекции, который вводят внутримышечно.

 Единственные средства, которые могут каким-либо образом пытаться противостоять вирусам это интерфероны (эффективны при применении в первый — второйдень болезни,— далее бесполезен) и КИП (Комплексный иммуноглобулиновый препарат) — эффективен при одновременном приеме с пищей в течении первых 3 — 5 дней болезни.
Единственные средства, которые могут каким-либо образом пытаться противостоять вирусам это интерфероны (эффективны при применении в первый — второйдень болезни,— далее бесполезен) и КИП (Комплексный иммуноглобулиновый препарат) — эффективен при одновременном приеме с пищей в течении первых 3 — 5 дней болезни. Но не пользуйтесь ими более трех дней.
Но не пользуйтесь ими более трех дней. Влажная среда также способствует этому. Следует пить много жидкости и по возможности увлажнить воздух в доме с помощью увлажнителя или испарением воды с помощью испарителя. Зимой можно просто положить на радиатор поддон с водой. Врачи старой школы рекомендуют, с этой же целью, применять ферменты (мезим, панзинорм, фестал) из -за содержащегося в них пепсина. Даже если это чем либо неверно с современной научной точки зрения, относительно кашля, то прием ферментов при простуде все равно полезен, так как ускоряет восстановление организма, а точнее поджелудочной железы, которая страдает при любой простуде (так называемый реактивный панкреатит).
Влажная среда также способствует этому. Следует пить много жидкости и по возможности увлажнить воздух в доме с помощью увлажнителя или испарением воды с помощью испарителя. Зимой можно просто положить на радиатор поддон с водой. Врачи старой школы рекомендуют, с этой же целью, применять ферменты (мезим, панзинорм, фестал) из -за содержащегося в них пепсина. Даже если это чем либо неверно с современной научной точки зрения, относительно кашля, то прием ферментов при простуде все равно полезен, так как ускоряет восстановление организма, а точнее поджелудочной железы, которая страдает при любой простуде (так называемый реактивный панкреатит).
 Это довольно редкое, но чреватое летальным исходом заболевание, жертвы которого, если выживают, то остаются инвалидами на всю жизнь.
Это довольно редкое, но чреватое летальным исходом заболевание, жертвы которого, если выживают, то остаются инвалидами на всю жизнь.
 Чаще всего возникает бронхит, но может развиться и воспаление легких. В США 40% бронхитов у детей — микоплазменные. Основной настораживающий симптом — длительно (более 2 недель) не проходящий кашель. Иногда микоплазма, пневмоциста, хламидии и цитомегаловирус «пристают» к детям с бронхиальной астмой, астматическим бронхитом — приступы становятся чаще. После диагностики и лечения этих инфекций, дети надолго забывают о бронхиальной астме.
Чаще всего возникает бронхит, но может развиться и воспаление легких. В США 40% бронхитов у детей — микоплазменные. Основной настораживающий симптом — длительно (более 2 недель) не проходящий кашель. Иногда микоплазма, пневмоциста, хламидии и цитомегаловирус «пристают» к детям с бронхиальной астмой, астматическим бронхитом — приступы становятся чаще. После диагностики и лечения этих инфекций, дети надолго забывают о бронхиальной астме.

 Это Рибомунил, Бронхомунал. Подбор схемы профилактики лучше доверить врачу.
Это Рибомунил, Бронхомунал. Подбор схемы профилактики лучше доверить врачу. ). Поливитаминные и дрожжевые препараты особенно нужны осенью и весной, когда происходит естественное ослабление иммунитета.
). Поливитаминные и дрожжевые препараты особенно нужны осенью и весной, когда происходит естественное ослабление иммунитета. Это может приводить к значительным изменениям в формировании иммунитета у малыша, а также способствовать развитию хронических заболеваний различных систем детского организма в более старшем возрасте. Учитывая высокую распространенность ОРВИ, остается актуальным вопрос лечения детей с данной патологией. Мы подойдем к лечению простуды с точки зрения современных протоколов по лечению ОРВИ у детей, которые были разработаны союзом педиатров России. Прежде, чем перейти к рассмотрению детских лекарств от простуды и гриппа, необходимо разобраться в основных проявлениях ОРВИ у детей.
Это может приводить к значительным изменениям в формировании иммунитета у малыша, а также способствовать развитию хронических заболеваний различных систем детского организма в более старшем возрасте. Учитывая высокую распространенность ОРВИ, остается актуальным вопрос лечения детей с данной патологией. Мы подойдем к лечению простуды с точки зрения современных протоколов по лечению ОРВИ у детей, которые были разработаны союзом педиатров России. Прежде, чем перейти к рассмотрению детских лекарств от простуды и гриппа, необходимо разобраться в основных проявлениях ОРВИ у детей. Более длительное повышение температуры может указывать на грипп или аденовирусную инфекцию. Родители должны помнить, что нарастание температуры с течением времени, усиление интоксикации у малыша (слабости, вялости, недомогания) может указывать на присоединение бактериальной инфекции. Повторное повышение температуры у малютки после ее купирования может указывать на развитие острого среднего отита на фоне продолжительного насморка.
Более длительное повышение температуры может указывать на грипп или аденовирусную инфекцию. Родители должны помнить, что нарастание температуры с течением времени, усиление интоксикации у малыша (слабости, вялости, недомогания) может указывать на присоединение бактериальной инфекции. Повторное повышение температуры у малютки после ее купирования может указывать на развитие острого среднего отита на фоне продолжительного насморка.
 Противовирусное лечение применяется только при гриппе А и В, и только в первые два дня болезни. Используются ингибиторы нейраминидазы: осельтамивир, занамивир. Пациентам с бронхиальной астмой при лечении занамивиром очень важно иметь под рукой бронхорасширяющие препараты. На другие вирусы указанные препараты не действуют. То есть они являются основными препаратами от гриппа для детей. Доказательная база противовирусной эффективности других лекарственных средств у детей остается крайне ограниченной.
Противовирусное лечение применяется только при гриппе А и В, и только в первые два дня болезни. Используются ингибиторы нейраминидазы: осельтамивир, занамивир. Пациентам с бронхиальной астмой при лечении занамивиром очень важно иметь под рукой бронхорасширяющие препараты. На другие вирусы указанные препараты не действуют. То есть они являются основными препаратами от гриппа для детей. Доказательная база противовирусной эффективности других лекарственных средств у детей остается крайне ограниченной. Согласно протоколу лечения, данная группа препаратов у детей старше 7 лет не оказывает выраженного эффекта. Единственное, на что способны они, это уменьшение длительности лихорадочного периода (периода повышения температуры) на один день. К препаратам данной группы относят: тилорон, неовир, циклоферон, полудан, кагоцел и др.
Согласно протоколу лечения, данная группа препаратов у детей старше 7 лет не оказывает выраженного эффекта. Единственное, на что способны они, это уменьшение длительности лихорадочного периода (периода повышения температуры) на один день. К препаратам данной группы относят: тилорон, неовир, циклоферон, полудан, кагоцел и др. Является основным лечением при ОРВИ. Заключается в использовании таких методов и лекарственных средств, как:
Является основным лечением при ОРВИ. Заключается в использовании таких методов и лекарственных средств, как: Длительность применения не более 5 дней. Устраняют быстро заложенность носа, а также восстанавливают функцию слуховой трубы. Используют: фенилэфрин, оксиметазолин, ксилометазолин.
Длительность применения не более 5 дней. Устраняют быстро заложенность носа, а также восстанавливают функцию слуховой трубы. Используют: фенилэфрин, оксиметазолин, ксилометазолин. Во многих странах европы данный препарат запрещен к применению уже более 50 лет назад.
Во многих странах европы данный препарат запрещен к применению уже более 50 лет назад.
 Народные способы лечения
Народные способы лечения У любого простудного заболевания есть своя причина. В 90% случаях это ОРВИ, который вызывает вирус. В остальных 10% — ОРЗ, которое могут вызвать также и бактерии.
У любого простудного заболевания есть своя причина. В 90% случаях это ОРВИ, который вызывает вирус. В остальных 10% — ОРЗ, которое могут вызвать также и бактерии.

 Сигналом о непереносимости будут вздутие живота и послабление стула. В таком случае молоко давать нельзя. Если вы не знаете, как организм ребенка отреагирует на молоко — не давайте его.
Сигналом о непереносимости будут вздутие живота и послабление стула. В таком случае молоко давать нельзя. Если вы не знаете, как организм ребенка отреагирует на молоко — не давайте его. ru
ru Если не знаете, какое лекарство дать или подозреваете ОРВИ, — позвоните участковому врачу, пусть проконсультирует вас по телефону. При ОРВИ температура держится более 3-х дней и может превысить 38 градусов. При этом жаропонижающее не всегда действует. Как только видите, что температура пошла на повышение — вызывайте врача, а если дошла до 39, а ребенок плачет — скорую помощь. Слишком высокая температура опасна для неокрепшего организма развитием патологий органов и сосудов»
Если не знаете, какое лекарство дать или подозреваете ОРВИ, — позвоните участковому врачу, пусть проконсультирует вас по телефону. При ОРВИ температура держится более 3-х дней и может превысить 38 градусов. При этом жаропонижающее не всегда действует. Как только видите, что температура пошла на повышение — вызывайте врача, а если дошла до 39, а ребенок плачет — скорую помощь. Слишком высокая температура опасна для неокрепшего организма развитием патологий органов и сосудов» Еще ангину можно определить по белым гнойничкам на миндалинах. Ангина лечится только антибиотиками, их выписывает врач. При определении ангины у ребенка педиатр Евгений Комаровский советует «яблочный тест»: дайте ребенку яблоко; ребенок не откусит и не проглотит его при ангине. Боль в горле — главный ее симптом.
Еще ангину можно определить по белым гнойничкам на миндалинах. Ангина лечится только антибиотиками, их выписывает врач. При определении ангины у ребенка педиатр Евгений Комаровский советует «яблочный тест»: дайте ребенку яблоко; ребенок не откусит и не проглотит его при ангине. Боль в горле — главный ее симптом. При высокой температуре и высыпаниях на ступнях парить ноги категорически нельзя.
При высокой температуре и высыпаниях на ступнях парить ноги категорически нельзя. Циклоферон надо запить водой на голодный желудок за 30 минут до еды. Разжевывать таблетку нельзя. Циклоферон — это лекарство, дозу и период применения может назначить только врач.
Циклоферон надо запить водой на голодный желудок за 30 минут до еды. Разжевывать таблетку нельзя. Циклоферон — это лекарство, дозу и период применения может назначить только врач.  Так как вакцина может вызвать побочные эффекты, перед этим нужно проконсультироваться с вашим педиатром. Он осмотрит ребенка и сделает вывод, можно ему делать такую прививку или нет.
Так как вакцина может вызвать побочные эффекты, перед этим нужно проконсультироваться с вашим педиатром. Он осмотрит ребенка и сделает вывод, можно ему делать такую прививку или нет. Используйте антибактериальные спреи для воздуха. Распыляйте средство в комнатах после проветривания, примерно 3 раза в день. В период болезни это стоит делать чаще: каждые два часа.
Используйте антибактериальные спреи для воздуха. Распыляйте средство в комнатах после проветривания, примерно 3 раза в день. В период болезни это стоит делать чаще: каждые два часа. Одевайте ребенка соответственно погоде (не в теплое пальто осенью) и часто гуляйте с ним.
Одевайте ребенка соответственно погоде (не в теплое пальто осенью) и часто гуляйте с ним.
 Однако для того чтобы прививка пошла на пользу ребенку, необходимо перед вакцинацией предупредить встречу с другими вирусами. Бывает так, что ребенок через 2-3 дня после прививки заболевает и родители считают, что прививка неэффективна. Дело в том, что в природе существует около 200 вирусов, вызывающих острые респираторные инфекции, от которых очень сложно уберечься. Если перед тем как привиться ваш ребенок переболел ОРВИ, полноценного иммунитета против гриппа не будет. Поэтому прививать ребенка нужно не менее, чем через 14 дней после острого заболевания или обострения хронического.
Однако для того чтобы прививка пошла на пользу ребенку, необходимо перед вакцинацией предупредить встречу с другими вирусами. Бывает так, что ребенок через 2-3 дня после прививки заболевает и родители считают, что прививка неэффективна. Дело в том, что в природе существует около 200 вирусов, вызывающих острые респираторные инфекции, от которых очень сложно уберечься. Если перед тем как привиться ваш ребенок переболел ОРВИ, полноценного иммунитета против гриппа не будет. Поэтому прививать ребенка нужно не менее, чем через 14 дней после острого заболевания или обострения хронического. Как правило, гриппом болеют массово: семьями, коллективами. Течение болезни у не привитых будет зависеть от состояния иммунитета. Если иммунитет сильный, человек(ребенок) перенесет грипп в легкой форме. При слабом иммунитете он заболеет тяжело, что может привести к обострению хронических заболеваний. Как показывают наблюдения, именно после эпидемии у людей(детей) наблюдается всплеск хронической патологии. Особенно тяжело протекает миокардит. На лечение этого заболевания потребуются месяцы и немало затраченных средств.
Как правило, гриппом болеют массово: семьями, коллективами. Течение болезни у не привитых будет зависеть от состояния иммунитета. Если иммунитет сильный, человек(ребенок) перенесет грипп в легкой форме. При слабом иммунитете он заболеет тяжело, что может привести к обострению хронических заболеваний. Как показывают наблюдения, именно после эпидемии у людей(детей) наблюдается всплеск хронической патологии. Особенно тяжело протекает миокардит. На лечение этого заболевания потребуются месяцы и немало затраченных средств.  От этих инфекций страдает до 80% населения ежегодно. Наиболее тяжелые формы гриппа и ОРЗ наблюдаются, в первую очередь, у стариков и детей до года. Данные инфекции наносят огромный ущерб здоровью населения и иногда приводят к серьезным осложнениям. От гриппа и сопутствующих ему осложнений ежегодно умирают сотни людей.
От этих инфекций страдает до 80% населения ежегодно. Наиболее тяжелые формы гриппа и ОРЗ наблюдаются, в первую очередь, у стариков и детей до года. Данные инфекции наносят огромный ущерб здоровью населения и иногда приводят к серьезным осложнениям. От гриппа и сопутствующих ему осложнений ежегодно умирают сотни людей. Он долгое время оставался недоказанным и менее очевидным, чем воздушно-капельный. Тем не менее, он играет не меньшую, а возможно, и бóльшую роль в распространении простудных заболеваний. Происходит это так. Как правило, чихающий или кашляющий человек прикрывает рот рукой, надеясь предотвратить распространение инфекции воздушно-капельным путём. При этом он и не подозревает, насколько упрощает передачу своей инфекции контактным путём. Дело в том, что вся колоссальная масса микробов, которая должна была выйти в открытое пространство, оседает на руке чихающего или кашляющего человека. Который благополучно разносит её по предметам обихода, в том числе и тем, к которым прикасаются другие люди. Либо разносит её по рукам друзей, коллег и знакомых при рукопожатиях. Тем, в свою очередь, остаётся лишь прикоснуться своей рукой ко рту, носу, либо протереть глаза, которые также выстланы восприимчивой к ОРВИ слизистой, и сложный воздушно-капельный путь передачи сокращается для вируса по времени и сложности в десятки раз.
Он долгое время оставался недоказанным и менее очевидным, чем воздушно-капельный. Тем не менее, он играет не меньшую, а возможно, и бóльшую роль в распространении простудных заболеваний. Происходит это так. Как правило, чихающий или кашляющий человек прикрывает рот рукой, надеясь предотвратить распространение инфекции воздушно-капельным путём. При этом он и не подозревает, насколько упрощает передачу своей инфекции контактным путём. Дело в том, что вся колоссальная масса микробов, которая должна была выйти в открытое пространство, оседает на руке чихающего или кашляющего человека. Который благополучно разносит её по предметам обихода, в том числе и тем, к которым прикасаются другие люди. Либо разносит её по рукам друзей, коллег и знакомых при рукопожатиях. Тем, в свою очередь, остаётся лишь прикоснуться своей рукой ко рту, носу, либо протереть глаза, которые также выстланы восприимчивой к ОРВИ слизистой, и сложный воздушно-капельный путь передачи сокращается для вируса по времени и сложности в десятки раз. Вот почему важно мыть руки и избегать прикосновений рук к собственному лицу при вспышках респираторных инфекций.
Вот почему важно мыть руки и избегать прикосновений рук к собственному лицу при вспышках респираторных инфекций.
/GettyImages-76752055-571137123df78c3fa2a20914.jpg)


 Выбирают те препараты, к которым особо чувствительны возбудители.
Выбирают те препараты, к которым особо чувствительны возбудители.
 Это поможет избежать образования подмышечного, подчелюстного, шейного, пахового лимфаденита.
Это поможет избежать образования подмышечного, подчелюстного, шейного, пахового лимфаденита.

 Но понять, какая причина вызвала лимфаденит, самостоятельно не получится – нужно показаться семейному врачу для осмотра и обследования.
Но понять, какая причина вызвала лимфаденит, самостоятельно не получится – нужно показаться семейному врачу для осмотра и обследования.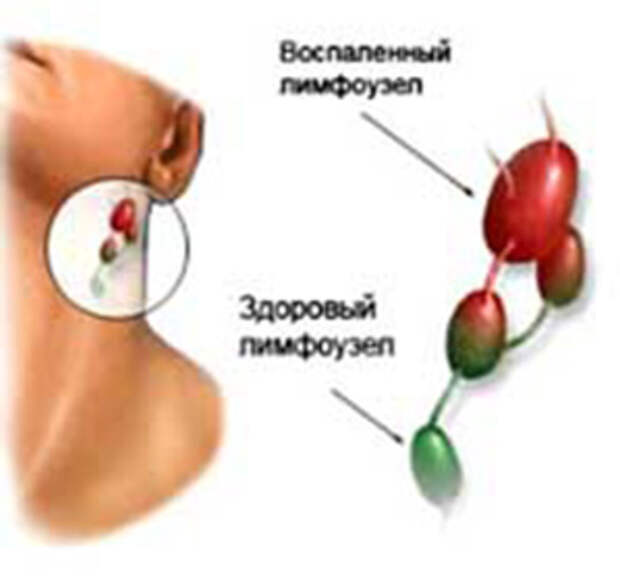 Кроме того, воспаление лимфоузла – признак возможных проблем в зоне, в которой находится узел.
Кроме того, воспаление лимфоузла – признак возможных проблем в зоне, в которой находится узел. На ранних стадиях эффективно медикаментозное лечение. На запущенной стадии (гнойной) может потребоваться помощь хирурга и вскрытие воспаленного лимфоузла для устранения гноя.
На ранних стадиях эффективно медикаментозное лечение. На запущенной стадии (гнойной) может потребоваться помощь хирурга и вскрытие воспаленного лимфоузла для устранения гноя.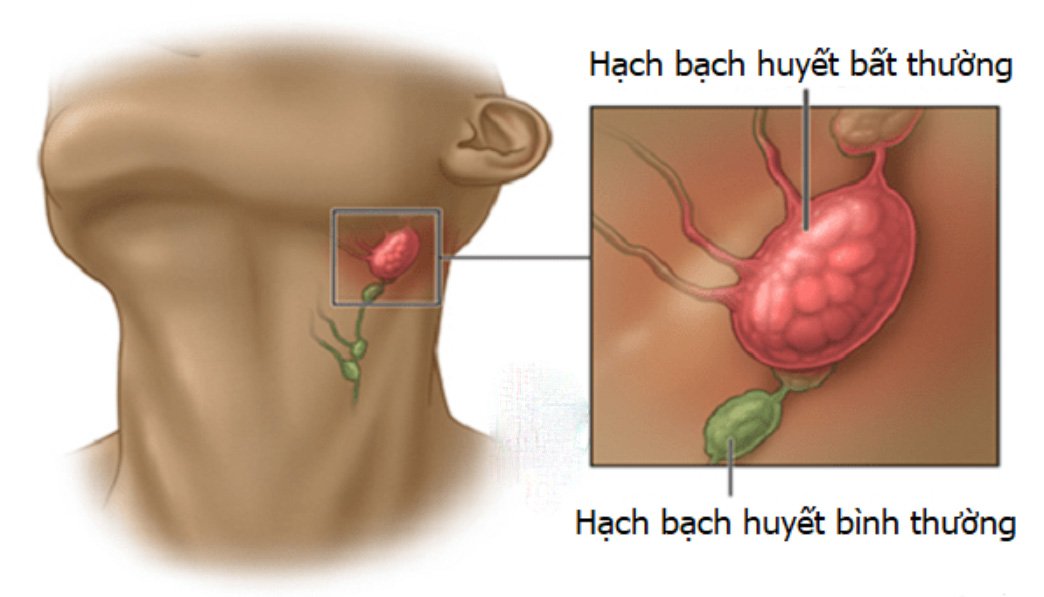 Они позволяют подтвердить наличие воспаления и инфекции в организме.
Они позволяют подтвердить наличие воспаления и инфекции в организме.  Но в некоторых случаях масса инородных элементов в крови настолько увеличивается, что нормальное количество белых кровяных телец уже не может справиться со своей функцией. В ответ лимфациты активно размножаются, чтобы ликвидировать инфекцию. И вот уже лимфоузлы растут, воспаляются, появляется покраснение кожи и болевые ощущения – диагностируется воспаление лимфатических узлов.
Но в некоторых случаях масса инородных элементов в крови настолько увеличивается, что нормальное количество белых кровяных телец уже не может справиться со своей функцией. В ответ лимфациты активно размножаются, чтобы ликвидировать инфекцию. И вот уже лимфоузлы растут, воспаляются, появляется покраснение кожи и болевые ощущения – диагностируется воспаление лимфатических узлов. 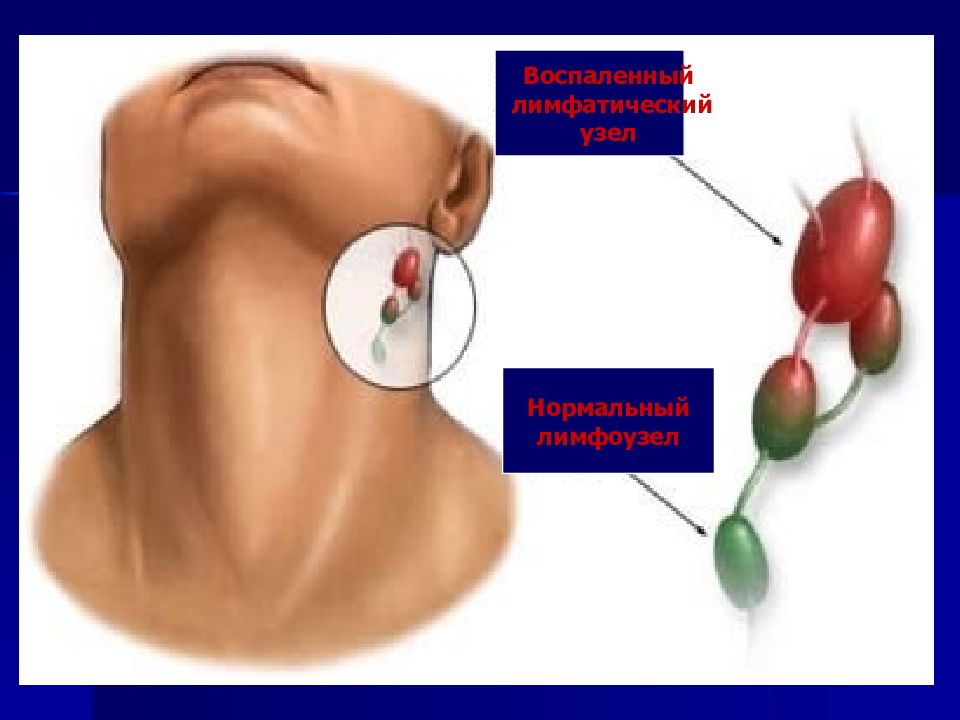 Это бывает вызвано каким-либо заболеванием, протекающим в момент воспаления лимфоузла, или уже прошедшем. По истечении некоторого времени увеличенный лимфоузел принимает свои стандартные размеры.
Это бывает вызвано каким-либо заболеванием, протекающим в момент воспаления лимфоузла, или уже прошедшем. По истечении некоторого времени увеличенный лимфоузел принимает свои стандартные размеры.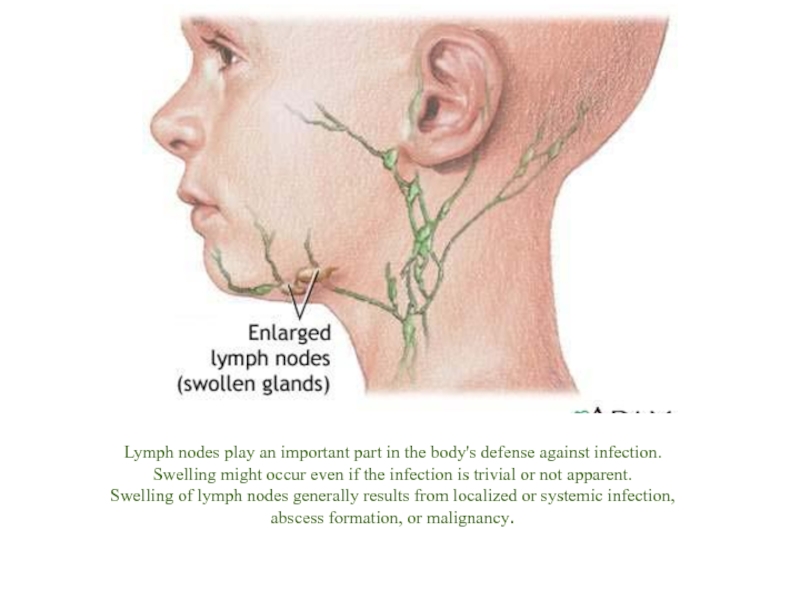
 Впрочем, бывает и так, что первоначальный инфекционный процесс уже затухает, а лимфоузлы все болят и остаются распухшими.
Впрочем, бывает и так, что первоначальный инфекционный процесс уже затухает, а лимфоузлы все болят и остаются распухшими. При низкой влажности (15–20%) слизистая оболочка носа пересыхает, теряет свой иммунитет и становится чувствительной к инфекциям. Кроме того, организм запускает свой механизм увлажнения, и начинает усиленно вырабатывать слизь.
При низкой влажности (15–20%) слизистая оболочка носа пересыхает, теряет свой иммунитет и становится чувствительной к инфекциям. Кроме того, организм запускает свой механизм увлажнения, и начинает усиленно вырабатывать слизь.

 У ребенка ринит может вызывать слабость, раздражительность, плаксивость. Насморк у грудничка не дает ему возможности нормально сосать грудь, ребенок много плачет, быстро сбавляет в весе.
У ребенка ринит может вызывать слабость, раздражительность, плаксивость. Насморк у грудничка не дает ему возможности нормально сосать грудь, ребенок много плачет, быстро сбавляет в весе.
 Симптомы ринита беременных могут быть несколько стертыми, но невозможность нормально дышать в лежачем положении – общий признак.
Симптомы ринита беременных могут быть несколько стертыми, но невозможность нормально дышать в лежачем положении – общий признак.
 Медикаментозный ринит может быть обусловлен индивидуальной непереносимостью препарата или частым вдыханием паров при приготовлении лекарств.
Медикаментозный ринит может быть обусловлен индивидуальной непереносимостью препарата или частым вдыханием паров при приготовлении лекарств.
 Это могут быть хронический фарингит и полная потеря голоса, снижение слуха, головокружения, хронический бронхит, бронхиальная астма, пневмония, заболевания желудочно-кишечного тракта, тяжелые мигрени, снижение когнитивных способностей и многое другое.
Это могут быть хронический фарингит и полная потеря голоса, снижение слуха, головокружения, хронический бронхит, бронхиальная астма, пневмония, заболевания желудочно-кишечного тракта, тяжелые мигрени, снижение когнитивных способностей и многое другое.

 ;
;
 д.
д. Это проявляется тяжестью в центральной части лица, головной болью1.
Это проявляется тяжестью в центральной части лица, головной болью1. Пейте больше воды, ешьте леденцы от горла и постарайтесь впредь не прибегать к этому способу!
Пейте больше воды, ешьте леденцы от горла и постарайтесь впредь не прибегать к этому способу! Но способ работает!
Но способ работает! В результате получается тихий, скрипучий голос – довольно импозантный и брутальный.
В результате получается тихий, скрипучий голос – довольно импозантный и брутальный.
 Мы научим вас:
Мы научим вас: Для любого человека хриплый, осипший голос создает дискомфорт. Поэтому, чтобы охриплость голоса не стала хронической, нужно знать, что делать, чтобы помочь своему голосу восстановиться.
Для любого человека хриплый, осипший голос создает дискомфорт. Поэтому, чтобы охриплость голоса не стала хронической, нужно знать, что делать, чтобы помочь своему голосу восстановиться.

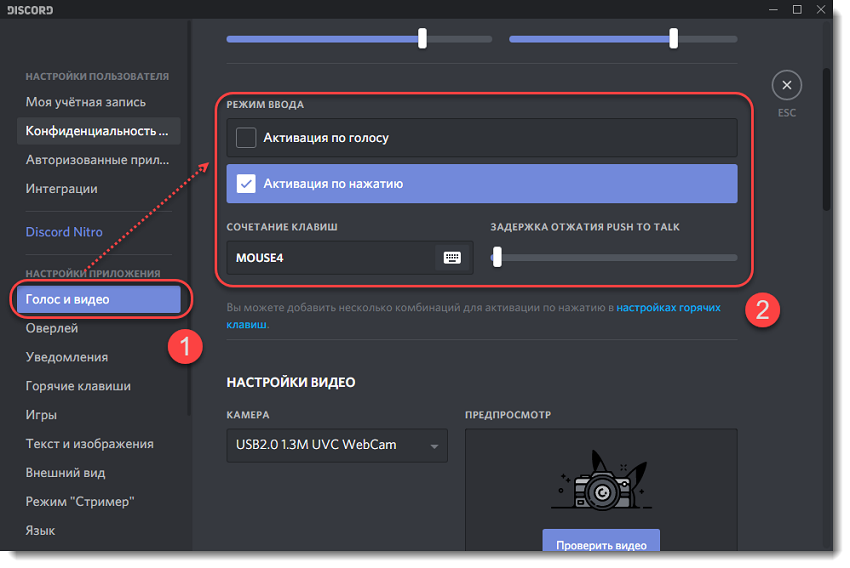 Также желательно исключить кофе, алкоголь и семечки.
Также желательно исключить кофе, алкоголь и семечки. В качестве спорта можно посоветовать плавание и боевые искусства. При занятиях этими видами спорта тренируется ритмическое дыхание.
В качестве спорта можно посоветовать плавание и боевые искусства. При занятиях этими видами спорта тренируется ритмическое дыхание. Очень часто причиной сорванного голоса становятся не интенсивные занятия вокалом, а крик, особенно в состоянии сильного гнева или аффекта. Сорванный голос пропадает не так, как во время простудного заболевания, а внезапно сразу после крика или даже во время него. Он тут же становится хриплым и потом исчезает вообще. Вокалист может говорить только шёпотом, испытывая боль. Вот какие меры нужно принять сразу после того, как вы сорвали голос.
Очень часто причиной сорванного голоса становятся не интенсивные занятия вокалом, а крик, особенно в состоянии сильного гнева или аффекта. Сорванный голос пропадает не так, как во время простудного заболевания, а внезапно сразу после крика или даже во время него. Он тут же становится хриплым и потом исчезает вообще. Вокалист может говорить только шёпотом, испытывая боль. Вот какие меры нужно принять сразу после того, как вы сорвали голос.
 В это время нужно прекратить даже мысленное пение, так как оно напрягает связки и может затянуть лечение последствий травмы.
В это время нужно прекратить даже мысленное пение, так как оно напрягает связки и может затянуть лечение последствий травмы.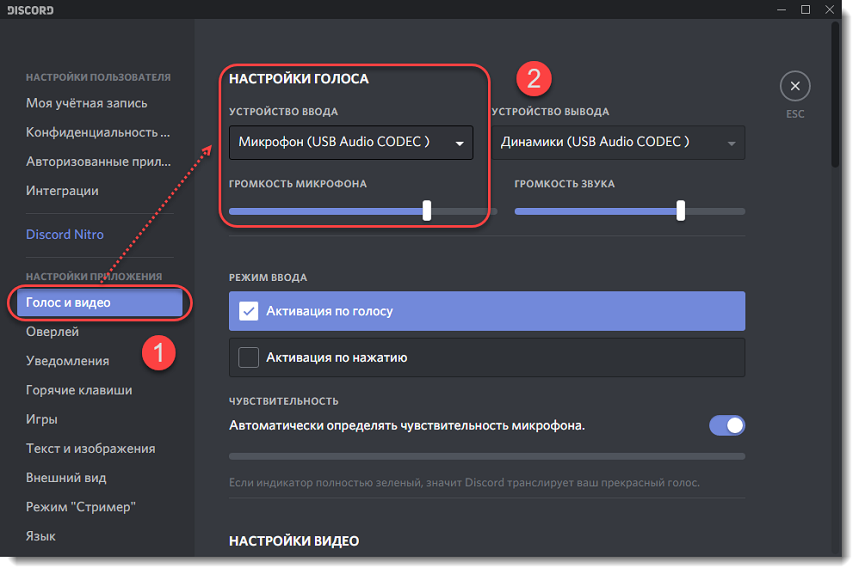 Лекарство начинает действовать быстро и мягко, устраняя, прежде всего причину заболевания.
Лекарство начинает действовать быстро и мягко, устраняя, прежде всего причину заболевания. Когда его опустят, вы сможете покинуть состав коллектива и идти домой. Обычно в хоре имеются дублёры солистов, которые смогут вас заменить в коллективе, или организаторы просто уберут сольные номера.
Когда его опустят, вы сможете покинуть состав коллектива и идти домой. Обычно в хоре имеются дублёры солистов, которые смогут вас заменить в коллективе, или организаторы просто уберут сольные номера. И тогда придется их заново ломать, чтобы поставить на место как надо. Для этого понадобится делать ринопластику. Это гораздо более сложная, дорогая и травматичная операция.
И тогда придется их заново ломать, чтобы поставить на место как надо. Для этого понадобится делать ринопластику. Это гораздо более сложная, дорогая и травматичная операция.
 Хирургическое вмешательство преследует несколько целей:
Хирургическое вмешательство преследует несколько целей: Если ребенок получил травму носа и вы обнаружили хотя бы один из перечисленных симптомов, обязательно обратитесь к врачу для проведения обследования и уточнения диагноза. Ни в коем случае не пытайтесь самостоятельно определить характер травмы у ребенка!
Если ребенок получил травму носа и вы обнаружили хотя бы один из перечисленных симптомов, обязательно обратитесь к врачу для проведения обследования и уточнения диагноза. Ни в коем случае не пытайтесь самостоятельно определить характер травмы у ребенка!
 Поэтому в структуре травматических повреждений лор-органов травма носа занимает лидирующее место.
Поэтому в структуре травматических повреждений лор-органов травма носа занимает лидирующее место. Ранний осмотр полости носа эндоскопической оптикой и рентгенологическое обследование позволяют своевременно выявить внешне скрытые повреждения и своевременно начать их лечение. В противном случае с возрастом, в ходе роста повреждённого скелета носа может развиться его наружная деформация, а прогрессирующее искривление сломанной перегородки носа может полностью выключить носовое дыхание.
Ранний осмотр полости носа эндоскопической оптикой и рентгенологическое обследование позволяют своевременно выявить внешне скрытые повреждения и своевременно начать их лечение. В противном случае с возрастом, в ходе роста повреждённого скелета носа может развиться его наружная деформация, а прогрессирующее искривление сломанной перегородки носа может полностью выключить носовое дыхание.

 Чтобы этого избежать, необходимо устранить искривление, но возможно это только с помощью хирургического вмешательства.
Чтобы этого избежать, необходимо устранить искривление, но возможно это только с помощью хирургического вмешательства.
 Может быть обнаружен ринокифоз – это процесс, в результате которого образуется горб на носу.
Может быть обнаружен ринокифоз – это процесс, в результате которого образуется горб на носу. Нередко зрение может исчезнуть полностью.
Нередко зрение может исчезнуть полностью.

 Самыми распространёнными местами, где можно получить травму являются:
Самыми распространёнными местами, где можно получить травму являются:
 При пальпации (то есть ощупывании) может определиться крепитация отломков (хруст), а также выраженные болевые ощущения.
При пальпации (то есть ощупывании) может определиться крепитация отломков (хруст), а также выраженные болевые ощущения. Если же травма была особенно сильной, то кости могут оказаться полностью расплющенными и при этом западать.
Если же травма была особенно сильной, то кости могут оказаться полностью расплющенными и при этом западать. Кроме того, необходимо понимать, что самостоятельное диагностирование перелома носа не является точным, а для утверждения результата могут требоваться и дополнительные исследования – рентгенография или компьютерная томограмма. Ежели рассматривать основные симптомы сломанного носа, то имеется возможность указывать на таковые:
Кроме того, необходимо понимать, что самостоятельное диагностирование перелома носа не является точным, а для утверждения результата могут требоваться и дополнительные исследования – рентгенография или компьютерная томограмма. Ежели рассматривать основные симптомы сломанного носа, то имеется возможность указывать на таковые:


 Он знающий и достойный специалист. Я довольна!
Он знающий и достойный специалист. Я довольна! Он выслушал мою проблему, понятно все объяснил и дал рекомендации по лечению. Врач дает назначения на бумажке, чтобы была возможность их прочитать и задать вопросы, если что-то будет не понятно.
Он выслушал мою проблему, понятно все объяснил и дал рекомендации по лечению. Врач дает назначения на бумажке, чтобы была возможность их прочитать и задать вопросы, если что-то будет не понятно. На приеме он внимательно осмотрел мою ногу и назначил мне дополнительное обследование. Я пришла от других врачей и мне до этого никто так не крутил ногу, хотя она была загипсована.
На приеме он внимательно осмотрел мою ногу и назначил мне дополнительное обследование. Я пришла от других врачей и мне до этого никто так не крутил ногу, хотя она была загипсована. Кости носа срастаются правильно и быстро, а значит, вероятность искривления перегородки и образования горбинки на спинке носа исключена.
Кости носа срастаются правильно и быстро, а значит, вероятность искривления перегородки и образования горбинки на спинке носа исключена. Одна из главных задач хирургического лечения – восстановить нормальное обоняние и носовое дыхание.
Одна из главных задач хирургического лечения – восстановить нормальное обоняние и носовое дыхание. Снаружи накладывается тугая повязка.
Снаружи накладывается тугая повязка.
 Лучше поехать раньше, чем позже, чтобы избежать проблем.
Лучше поехать раньше, чем позже, чтобы избежать проблем. Делайте это, пока не дойдете до врача:
Делайте это, пока не дойдете до врача:




 Хотя это может быть болезненно и мучительно, человек часто может лечить сломанный нос с помощью простых домашних средств, таких как пакеты со льдом и безрецептурные обезболивающие.
Хотя это может быть болезненно и мучительно, человек часто может лечить сломанный нос с помощью простых домашних средств, таких как пакеты со льдом и безрецептурные обезболивающие. Носовая перегородка — это структура, разделяющая нос на две части. Посмотрите на изображение искривленной носовой перегородки.
Носовая перегородка — это структура, разделяющая нос на две части. Посмотрите на изображение искривленной носовой перегородки.
 Отек может скрыть, изогнуто оно или нет. Вот почему лучше всего осматривать нос через три-пять дней после травмы, когда отек уменьшился. Но нос тоже можно сломать, но не загнуть, если перелом был незначительным.
Отек может скрыть, изогнуто оно или нет. Вот почему лучше всего осматривать нос через три-пять дней после травмы, когда отек уменьшился. Но нос тоже можно сломать, но не загнуть, если перелом был незначительным. В то время как поставщик первичной медико-санитарной помощи может оценить сломанный нос и предложить лечение боли и инфекции, он или она может не обучаться перемещению костей или лечению осложнений. Отоларинголог (специалист по ушам, носу и горлу) обычно рекомендуется для диагностики, лечения и исправления сломанного носа. Чтобы диагностировать сломанный нос и оценить степень повреждения, он или она может:
В то время как поставщик первичной медико-санитарной помощи может оценить сломанный нос и предложить лечение боли и инфекции, он или она может не обучаться перемещению костей или лечению осложнений. Отоларинголог (специалист по ушам, носу и горлу) обычно рекомендуется для диагностики, лечения и исправления сломанного носа. Чтобы диагностировать сломанный нос и оценить степень повреждения, он или она может::format(jpeg)/cdn.vox-cdn.com/uploads/chorus_image/image/46679852/07_vera_silva.0.0.jpg) Затем кости будут удерживаться на месте в течение недели с помощью шины.
Затем кости будут удерживаться на месте в течение недели с помощью шины. Но может быть трудно сказать, сломан ли у вас нос. Отек может сделать ваш нос искривленным, даже если он не сломан. Когда через несколько дней опухоль спадет, легче определить, действительно ли ваш нос искривлен и, возможно, сломан.
Но может быть трудно сказать, сломан ли у вас нос. Отек может сделать ваш нос искривленным, даже если он не сломан. Когда через несколько дней опухоль спадет, легче определить, действительно ли ваш нос искривлен и, возможно, сломан.
 Большинство сломанных носов не требуют лечения, кроме снятия боли и других симптомов.
Большинство сломанных носов не требуют лечения, кроме снятия боли и других симптомов. Носовая кость — одна из наиболее часто переломованных костей лица.Нижняя часть носовой кости тоньше верхней и больше ломается.
с легкостью.
Носовая кость — одна из наиболее часто переломованных костей лица.Нижняя часть носовой кости тоньше верхней и больше ломается.
с легкостью. информация об ущербе.
информация об ущербе. Ринопластика (операция на носу) может
помочь восстановить более косметический вид.
Ринопластика (операция на носу) может
помочь восстановить более косметический вид. По этой причине большинство медицинских работников рекомендуют детям оставаться
вдали от всех видов спорта минимум на 2 недели.Вашему ребенку необходимо избегать контактных видов спорта (например,
футбол или борьба) не менее 6 недель.
По этой причине большинство медицинских работников рекомендуют детям оставаться
вдали от всех видов спорта минимум на 2 недели.Вашему ребенку необходимо избегать контактных видов спорта (например,
футбол или борьба) не менее 6 недель. Также запишите все новые инструкции, которые дает ваш провайдер.
ты.
Также запишите все новые инструкции, которые дает ваш провайдер.
ты.

 Влагалище расширяется посредством зеркал, после чего вводится раствор лекарственного средства. По истечении времени процедуры, длящейся 10–15 минут, зеркала удаляются, мышцы влагалища сокращаются и выталкивают раствор наружу. В домашних условиях процедуру проводят с помощью резиновой клизмы с мягким наконечником или специального ирригатора. Оптимальная поза для процедуры – лежа на спине в ванне с приподнятыми ногами.
Влагалище расширяется посредством зеркал, после чего вводится раствор лекарственного средства. По истечении времени процедуры, длящейся 10–15 минут, зеркала удаляются, мышцы влагалища сокращаются и выталкивают раствор наружу. В домашних условиях процедуру проводят с помощью резиновой клизмы с мягким наконечником или специального ирригатора. Оптимальная поза для процедуры – лежа на спине в ванне с приподнятыми ногами.
 Moore M, McCulley J, Newton C, Cobo L, Foulks G, O’Day D. Acanthamoeba Keratitis; a growing problem in hard and soft contact lenses wearers. Ophthalmology. 1987;94(12):1654-1661. doi: 10.1016/s0161-6420(87)33238-5.
Moore M, McCulley J, Newton C, Cobo L, Foulks G, O’Day D. Acanthamoeba Keratitis; a growing problem in hard and soft contact lenses wearers. Ophthalmology. 1987;94(12):1654-1661. doi: 10.1016/s0161-6420(87)33238-5. 2004;120(1):45–47. [Majchuk Ju.F, Majchuk D.Ju. Clinical forms acanthameba keratitis in light of biomicroscopy and confocal microscopy. Annals of ophthalmology=Vestnik oftal’mologii. 2004;120(1):45–47. (in Russ.)].
2004;120(1):45–47. [Majchuk Ju.F, Majchuk D.Ju. Clinical forms acanthameba keratitis in light of biomicroscopy and confocal microscopy. Annals of ophthalmology=Vestnik oftal’mologii. 2004;120(1):45–47. (in Russ.)]. 2011;6:51-54. Majchuk D.YU., Chilingaryan L.B., Kishkin YU.I., Majchuk N.V. Surgical treatment of Acanthamoeba keratitis with method of phototherapeutic keratectomy. Analysis of problem and clinical case. Ophtalmosurgery=Oftal’mohi rurgija . 2011;6:51-54. (in Russ.)].
2011;6:51-54. Majchuk D.YU., Chilingaryan L.B., Kishkin YU.I., Majchuk N.V. Surgical treatment of Acanthamoeba keratitis with method of phototherapeutic keratectomy. Analysis of problem and clinical case. Ophtalmosurgery=Oftal’mohi rurgija . 2011;6:51-54. (in Russ.)]. Ophthalmology. 2016;123(5):984-990. doi: 10.1016/j.ophtha.2016.01.020.
Ophthalmology. 2016;123(5):984-990. doi: 10.1016/j.ophtha.2016.01.020.


 В гастроэнтерологии (в составе комбинированной терапии): гастродуоденит, хронический энтерит и колит.
В гастроэнтерологии (в составе комбинированной терапии): гастродуоденит, хронический энтерит и колит.


 80 Катионная природа хлоргексидина позволяет ему связываться с отрицательно заряженными поверхностями во рту, такими как зубы и слизистые оболочки. 78–80 Затем со временем высвобождается и обеспечивает продолжительный бактериостатический эффект. 79 Хлоргексидин не всасывается тканями полости рта. 80
80 Катионная природа хлоргексидина позволяет ему связываться с отрицательно заряженными поверхностями во рту, такими как зубы и слизистые оболочки. 78–80 Затем со временем высвобождается и обеспечивает продолжительный бактериостатический эффект. 79 Хлоргексидин не всасывается тканями полости рта. 80  Частота побочных эффектов значительно снижается с 0.12% хлоргексидина по сравнению с 0,2%. 79
Частота побочных эффектов значительно снижается с 0.12% хлоргексидина по сравнению с 0,2%. 79  Полоски = 5,0 мкм
Полоски = 5,0 мкм После назначенной обработки (0, 12, 24 и 48 ч в фазе поглощения минералов; рис.2) биопленки экстрагировали 1 мл 0,5 моль / л хлорной кислоты (Nacalai Tesque, Inc., Киото, Япония) и центрифугировали при 15000 г за 15 мин. Кальций (Ca) в супернатанте измеряли с помощью атомно-эмиссионной спектрометрии с индуктивно связанной плазмой (SPS1500; Seiko Instruments, Inc., Токио, Япония), а уровень фосфата (Pi) измеряли с помощью набора для анализа малахитового зеленого фосфата (Bioassay Systems, Hayward). , CA, USA) в соответствии с инструкциями производителя.Осадок ресуспендировали в 1 мл дистиллированной воды и регистрировали оптическую плотность (OD) при 620 нм. Рассчитанные концентрации Ca и Pi (ppm) были преобразованы в значения, соответствующие тому же бактериальному объему (OD = 1.0) [22]. Этот анализ выполняли в четырех повторах на обработку.
После назначенной обработки (0, 12, 24 и 48 ч в фазе поглощения минералов; рис.2) биопленки экстрагировали 1 мл 0,5 моль / л хлорной кислоты (Nacalai Tesque, Inc., Киото, Япония) и центрифугировали при 15000 г за 15 мин. Кальций (Ca) в супернатанте измеряли с помощью атомно-эмиссионной спектрометрии с индуктивно связанной плазмой (SPS1500; Seiko Instruments, Inc., Токио, Япония), а уровень фосфата (Pi) измеряли с помощью набора для анализа малахитового зеленого фосфата (Bioassay Systems, Hayward). , CA, USA) в соответствии с инструкциями производителя.Осадок ресуспендировали в 1 мл дистиллированной воды и регистрировали оптическую плотность (OD) при 620 нм. Рассчитанные концентрации Ca и Pi (ppm) были преобразованы в значения, соответствующие тому же бактериальному объему (OD = 1.0) [22]. Этот анализ выполняли в четырех повторах на обработку.
 В ноябре 1945 года они объявили об открытии нового лекарства — бигуанида, известного теперь как хлоргуанид или прогуанил. Его до сих пор используют для лечения и профилактики малярии.
В ноябре 1945 года они объявили об открытии нового лекарства — бигуанида, известного теперь как хлоргуанид или прогуанил. Его до сих пор используют для лечения и профилактики малярии. Кислота — это форма глюкозы с открытой цепью, которая естественным образом содержится во фруктах, меде и вине. Его производят в промышленных масштабах путем ферментации определенных видов грибов.
Кислота — это форма глюкозы с открытой цепью, которая естественным образом содержится во фруктах, меде и вине. Его производят в промышленных масштабах путем ферментации определенных видов грибов. Для Bacillus subtilis, палочковидной грамположительной бактерии, хлоргексидин при МПК вызывает образование помятых пятен на поверхности клетки около полюсов клетки, что приводит к гипотезе о том, что хлоргексидин преимущественно взаимодействует с анионными липидами, расположенными в клетке B. subtilis. полюса (20).
Для Bacillus subtilis, палочковидной грамположительной бактерии, хлоргексидин при МПК вызывает образование помятых пятен на поверхности клетки около полюсов клетки, что приводит к гипотезе о том, что хлоргексидин преимущественно взаимодействует с анионными липидами, расположенными в клетке B. subtilis. полюса (20). faecium на антисептик. Мы наблюдали сильную индукцию генов устойчивости к ванкомицину VanA-типа и генов, связанных с устойчивостью к даптомицину, при воздействии MIC CHG. Было обнаружено, что индукция генов устойчивости к ванкомицину с помощью CHG зависит от VanR и приводит к повышенной чувствительности к цефтриаксону в присутствии субингибиторного CHG. Наши результаты предполагают, что долгосрочное влияние купания с хлоргексидином на патогены HAI, такие как VRE, следует дополнительно изучить в лабораторных исследованиях.
faecium на антисептик. Мы наблюдали сильную индукцию генов устойчивости к ванкомицину VanA-типа и генов, связанных с устойчивостью к даптомицину, при воздействии MIC CHG. Было обнаружено, что индукция генов устойчивости к ванкомицину с помощью CHG зависит от VanR и приводит к повышенной чувствительности к цефтриаксону в присутствии субингибиторного CHG. Наши результаты предполагают, что долгосрочное влияние купания с хлоргексидином на патогены HAI, такие как VRE, следует дополнительно изучить в лабораторных исследованиях. Праймеры, использованные в этом исследовании, показаны в таблице S1 в дополнительном материале.
Праймеры, использованные в этом исследовании, показаны в таблице S1 в дополнительном материале. Подготовку библиотеки для секвенирования Illumina HiSeq 2000 выполняли с использованием набора для подготовки образцов многожильной РНК Illumina TruSeq с обработкой RiboZero для удаления рРНК. Набор позволил детектировать специфический для цепи транскрипт. Пятьдесят считываний оснований были получены при одностороннем секвенировании. Эксперимент по секвенированию РНК независимо проводили дважды. Результаты секвенирования РНК
Подготовку библиотеки для секвенирования Illumina HiSeq 2000 выполняли с использованием набора для подготовки образцов многожильной РНК Illumina TruSeq с обработкой RiboZero для удаления рРНК. Набор позволил детектировать специфический для цепи транскрипт. Пятьдесят считываний оснований были получены при одностороннем секвенировании. Эксперимент по секвенированию РНК независимо проводили дважды. Результаты секвенирования РНК Таблицу S1 в дополнительном материале). Праймеры для RT-qPCR были сконструированы с использованием NCBI Primer-BLAST (32). RT-qPCR выполняли с помощью Cepheid Smart Cycler и SYBR green I (Sigma-Aldrich). Экспрессия гена vanA и — B была внутренне нормализована до clpX .Значения порогового цикла ( C T ) использовали для расчета кратного изменения экспрессии гена vanA и — B между культурами, обработанными H-CHG, и контрольными культурами в соответствии с формулой FC = 2 — (ΔΔ CT ) , где ΔΔ C T = ( C T из vanA или — B в культурах, обработанных H-CHG — C T из clpX в H-CHG-обработанные культуры) — ( C T из vanA или — B в контрольных культурах — C T из clpX в контрольных культурах).Экспрессия vanA и — B в контрольной культуре была установлена на 1. Количественно определены относительные кратные изменения экспрессии vanA и — B из двух независимых экспериментов (испытания 1 и 2).
Таблицу S1 в дополнительном материале). Праймеры для RT-qPCR были сконструированы с использованием NCBI Primer-BLAST (32). RT-qPCR выполняли с помощью Cepheid Smart Cycler и SYBR green I (Sigma-Aldrich). Экспрессия гена vanA и — B была внутренне нормализована до clpX .Значения порогового цикла ( C T ) использовали для расчета кратного изменения экспрессии гена vanA и — B между культурами, обработанными H-CHG, и контрольными культурами в соответствии с формулой FC = 2 — (ΔΔ CT ) , где ΔΔ C T = ( C T из vanA или — B в культурах, обработанных H-CHG — C T из clpX в H-CHG-обработанные культуры) — ( C T из vanA или — B в контрольных культурах — C T из clpX в контрольных культурах).Экспрессия vanA и — B в контрольной культуре была установлена на 1. Количественно определены относительные кратные изменения экспрессии vanA и — B из двух независимых экспериментов (испытания 1 и 2). дополнительный материал).Активность измеряли в двух экземплярах для каждой временной точки, и эксперимент проводили независимо четыре раза.
дополнительный материал).Активность измеряли в двух экземплярах для каждой временной точки, и эксперимент проводили независимо четыре раза. Уровни белка VanX были количественно определены путем расчета интегрированного значения плотности (IDV) полос белка с использованием инструмента плотности пятна Alphaimager.
Уровни белка VanX были количественно определены путем расчета интегрированного значения плотности (IDV) полос белка с использованием инструмента плотности пятна Alphaimager. RT-qPCR выполняли, как описано выше, для оценки экспрессии vanA и clpX .
RT-qPCR выполняли, как описано выше, для оценки экспрессии vanA и clpX . МИК H-CHG для E. faecium 1,231,410 было определено как разведение H-CHG 1/8 192, что соответствует 4,9 мкг / мл хлоргексидина. МИК H-CHG для всех исследуемых энтерококков (таблица 1) варьировала от 2,5 до 9,8 мкг / мл. Эти значения находятся в диапазоне, ожидаемом на основании предыдущей литературы (25–29). Для дальнейшего подтверждения МИК раствора хлоргексидина диглюконата от Sigma-Aldrich была определена для E. faecium 1,231,410 и оказалась идентична МИК H-CHG.
МИК H-CHG для E. faecium 1,231,410 было определено как разведение H-CHG 1/8 192, что соответствует 4,9 мкг / мл хлоргексидина. МИК H-CHG для всех исследуемых энтерококков (таблица 1) варьировала от 2,5 до 9,8 мкг / мл. Эти значения находятся в диапазоне, ожидаемом на основании предыдущей литературы (25–29). Для дальнейшего подтверждения МИК раствора хлоргексидина диглюконата от Sigma-Aldrich была определена для E. faecium 1,231,410 и оказалась идентична МИК H-CHG. Культуры инкубировали при 37 ° C при встряхивании и контролировали OD 600 . (B) Кривая жизнеспособности.Оценивали количество жизнеспособных клеток (КОЕ на миллилитр) для культур, обработанных 1 × MIC (синие кресты) и контрольных культур (зеленые кружки). Планки погрешностей указывают на стандартные отклонения от 3 независимых экспериментов. *, P <0,05 по одностороннему критерию Стьюдента t ; значимость оценивалась только для 15-минутной временной точки. Для транскриптомного анализа РНК собирали из культур, подвергнутых воздействию 0 × (контроль) и 1 × MIC H-CHG в течение 15 мин.
Культуры инкубировали при 37 ° C при встряхивании и контролировали OD 600 . (B) Кривая жизнеспособности.Оценивали количество жизнеспособных клеток (КОЕ на миллилитр) для культур, обработанных 1 × MIC (синие кресты) и контрольных культур (зеленые кружки). Планки погрешностей указывают на стандартные отклонения от 3 независимых экспериментов. *, P <0,05 по одностороннему критерию Стьюдента t ; значимость оценивалась только для 15-минутной временной точки. Для транскриптомного анализа РНК собирали из культур, подвергнутых воздействию 0 × (контроль) и 1 × MIC H-CHG в течение 15 мин. Набор данных S1 в дополнительном материале представляет собой расширенную версию таблицы 2, в которой показаны данные картирования чтения, прогнозы котранскрипции и анализ консервативных доменов последовательностей белков.
Набор данных S1 в дополнительном материале представляет собой расширенную версию таблицы 2, в которой показаны данные картирования чтения, прогнозы котранскрипции и анализ консервативных доменов последовательностей белков. Кроме того, мутации в четырех генах в нашем наборе данных связаны с нечувствительностью к даптомицину у E. faecalis и E. faecium (41–44). Особый интерес представляет то, что гены liaXYZ , которые непосредственно регулируются регулятором стресса клеточной оболочки LiaR в E. faecalis (45), имеют высокую регуляцию в обработанных H-CHG клетках E. faecium. Наконец, htrA , кодирующая предсказанную сериновую протеазу, заякоренную в мембране, также подвергалась повышенной регуляции. Белки семейства HtrA важны для восприятия и оборота неправильно свернутых и неправильно локализованных белков в филогенетически разнообразных организмах (46).Белок семейства HtrA E. coli DegS участвует в активации RpoE, сигма-фактора экстрацитоплазматической функции, в ответ на неправильно локализованные белки (46). Повышающая регуляция htrA предполагает, что восприятие и / или оборот неправильно свернутых или неправильно локализованных белков на поверхности клетки важны для ответа на стресс H-CHG. В целом, эти результаты показывают, что в течение 15 минут после воздействия H-CHG E. faecium 1,231,410 вызывает транскрипционный ответ на экстрацитоплазматический стресс. Это согласуется с тем, что хлоргексидин вызывает повреждение клеточной стенки и / или клеточной мембраны у E.faecium 1,231,410.
Кроме того, мутации в четырех генах в нашем наборе данных связаны с нечувствительностью к даптомицину у E. faecalis и E. faecium (41–44). Особый интерес представляет то, что гены liaXYZ , которые непосредственно регулируются регулятором стресса клеточной оболочки LiaR в E. faecalis (45), имеют высокую регуляцию в обработанных H-CHG клетках E. faecium. Наконец, htrA , кодирующая предсказанную сериновую протеазу, заякоренную в мембране, также подвергалась повышенной регуляции. Белки семейства HtrA важны для восприятия и оборота неправильно свернутых и неправильно локализованных белков в филогенетически разнообразных организмах (46).Белок семейства HtrA E. coli DegS участвует в активации RpoE, сигма-фактора экстрацитоплазматической функции, в ответ на неправильно локализованные белки (46). Повышающая регуляция htrA предполагает, что восприятие и / или оборот неправильно свернутых или неправильно локализованных белков на поверхности клетки важны для ответа на стресс H-CHG. В целом, эти результаты показывают, что в течение 15 минут после воздействия H-CHG E. faecium 1,231,410 вызывает транскрипционный ответ на экстрацитоплазматический стресс. Это согласуется с тем, что хлоргексидин вызывает повреждение клеточной стенки и / или клеточной мембраны у E.faecium 1,231,410.
 Из-за клинического значения устойчивости энтерококков к ванкомицину мы дополнительно изучили индукцию vanHAX под действием H-CHG.RT-qPCR для экспрессии vanA была проведена для подтверждения результатов секвенирования РНК (рис. 2). Экспрессия vanA была внутренне нормализована к гену домашнего хозяйства clpX , который кодирует субъединицу АТФазы протеазы ClpXP домашнего хозяйства (52), и не было обнаружено, что он дифференциально регулируется в испытаниях секвенирования РНК (данные не показаны). Используя RT-qPCR, E. faecium 1,231,410 vanA был в 64 раза активирован в культурах, подвергшихся воздействию 1 × MIC H-CHG в течение 15 минут, по сравнению с культурами, не подвергавшимися воздействию (рис.2), подтверждающий результаты секвенирования РНК. vanA был повышен до 47 и 18 раз в культурах, подвергнутых воздействию 1/2 × MIC и 1/4 × MIC H-CHG, соответственно, в течение 15 мин (рис. 2).
Из-за клинического значения устойчивости энтерококков к ванкомицину мы дополнительно изучили индукцию vanHAX под действием H-CHG.RT-qPCR для экспрессии vanA была проведена для подтверждения результатов секвенирования РНК (рис. 2). Экспрессия vanA была внутренне нормализована к гену домашнего хозяйства clpX , который кодирует субъединицу АТФазы протеазы ClpXP домашнего хозяйства (52), и не было обнаружено, что он дифференциально регулируется в испытаниях секвенирования РНК (данные не показаны). Используя RT-qPCR, E. faecium 1,231,410 vanA был в 64 раза активирован в культурах, подвергшихся воздействию 1 × MIC H-CHG в течение 15 минут, по сравнению с культурами, не подвергавшимися воздействию (рис.2), подтверждающий результаты секвенирования РНК. vanA был повышен до 47 и 18 раз в культурах, подвергнутых воздействию 1/2 × MIC и 1/4 × MIC H-CHG, соответственно, в течение 15 мин (рис. 2). faecium 1,231,502, VRE E. faecium типа VanA 1,230,933 и VRE E. faecalis HIP11704 типа VanA. Индукция vanA в ответ на H-CHG наблюдалась для всех трех штаммов, хотя кратность активации vanA в E. faecium 1,231,502 была умеренной (по крайней мере в 8,6 раза) по сравнению с таковой в других штаммах (по крайней мере, В 50 раз) (рис.2). Из этих результатов мы заключаем, что индукция vanA с помощью H-CHG не является штаммовой или видоспецифичной.
faecium 1,231,502, VRE E. faecium типа VanA 1,230,933 и VRE E. faecalis HIP11704 типа VanA. Индукция vanA в ответ на H-CHG наблюдалась для всех трех штаммов, хотя кратность активации vanA в E. faecium 1,231,502 была умеренной (по крайней мере в 8,6 раза) по сравнению с таковой в других штаммах (по крайней мере, В 50 раз) (рис.2). Из этих результатов мы заключаем, что индукция vanA с помощью H-CHG не является штаммовой или видоспецифичной. Однако частичная последовательность IS 1251 вставлена в положение -102 относительно сайта начала транскрипции vanH . Эта вставка разрушает 5 ’15 п.н. фосфорилированного следа ДНК VanR размером ~ 80 п.н., ранее идентифицированного Holman et al.(54), хотя сигма-фактор и предполагаемые сайты связывания регуляторов не повреждены. Последовательность между вставкой IS 1251 и vanH была амплифицирована и использована для создания репортерной конструкции. Плазмида pPB102 содержит транскрипционное слияние промотора vanH с геном lacZ в pPB101 (pTCV- lac-cat ).
Однако частичная последовательность IS 1251 вставлена в положение -102 относительно сайта начала транскрипции vanH . Эта вставка разрушает 5 ’15 п.н. фосфорилированного следа ДНК VanR размером ~ 80 п.н., ранее идентифицированного Holman et al.(54), хотя сигма-фактор и предполагаемые сайты связывания регуляторов не повреждены. Последовательность между вставкой IS 1251 и vanH была амплифицирована и использована для создания репортерной конструкции. Плазмида pPB102 содержит транскрипционное слияние промотора vanH с геном lacZ в pPB101 (pTCV- lac-cat ).
 Таким образом, существует прецедент обнаружения VanX как показателя устойчивости к ванкомицину.
Таким образом, существует прецедент обнаружения VanX как показателя устойчивости к ванкомицину. (B) Количественная оценка уровней белка VanX. Количество белка VanX определяли количественно путем вычисления IDV (интегрированного значения плотности) каждой полосы белка с помощью инструмента для определения плотности пятна Alphaimager. Показаны средние значения. Планка погрешностей представляет собой стандартные отклонения от 3 экспериментов. Для оценки значимости использовался односторонний критерий Стьюдента t . *, P <0,05.
(B) Количественная оценка уровней белка VanX. Количество белка VanX определяли количественно путем вычисления IDV (интегрированного значения плотности) каждой полосы белка с помощью инструмента для определения плотности пятна Alphaimager. Показаны средние значения. Планка погрешностей представляет собой стандартные отклонения от 3 экспериментов. Для оценки значимости использовался односторонний критерий Стьюдента t . *, P <0,05. subtilis BAU также использовали для определения специфического компонента H-CHG, ответственного за индукцию промотора vanH (таблица 3; см. Также фиг. S2). Раствор, содержащий хлоргексидин (хлоргексидиндиацетат) и отдельные компоненты антисептика H-CHG (порошкообразный хлоргексидин, изопропиловый спирт и соль d-глюконата натрия) были протестированы на способность вызывать образование синего ореола в репортерных штаммах BAU-102 и BAU. -103.H-CHG, порошкообразный хлоргексидин и диацетат хлоргексидина были единственными протестированными веществами, которые индуцировали промотор vanH .
subtilis BAU также использовали для определения специфического компонента H-CHG, ответственного за индукцию промотора vanH (таблица 3; см. Также фиг. S2). Раствор, содержащий хлоргексидин (хлоргексидиндиацетат) и отдельные компоненты антисептика H-CHG (порошкообразный хлоргексидин, изопропиловый спирт и соль d-глюконата натрия) были протестированы на способность вызывать образование синего ореола в репортерных штаммах BAU-102 и BAU. -103.H-CHG, порошкообразный хлоргексидин и диацетат хлоргексидина были единственными протестированными веществами, которые индуцировали промотор vanH . Из результатов, показанных на фиг. 5B, мы заключаем, что индукция H-CHG vanA зависит от VanR.Кроме того, поскольку на MIC H-CHG не влияет делеция vanR или vanRS , индукция генов устойчивости к ванкомицину VanA-типа не защищает от H-CHG.
Из результатов, показанных на фиг. 5B, мы заключаем, что индукция H-CHG vanA зависит от VanR.Кроме того, поскольку на MIC H-CHG не влияет делеция vanR или vanRS , индукция генов устойчивости к ванкомицину VanA-типа не защищает от H-CHG. В этом исследовании мы показали, что H-CHG индуцирует экспрессию гена устойчивости к ванкомицину у E. faecium и E. faecalis типа VanA (рис. 2). Следовательно, ожидаемым фенотипом VRE, обработанного H-CHG, является повышенная чувствительность к цефалоспоринам.
В этом исследовании мы показали, что H-CHG индуцирует экспрессию гена устойчивости к ванкомицину у E. faecium и E. faecalis типа VanA (рис. 2). Следовательно, ожидаемым фенотипом VRE, обработанного H-CHG, является повышенная чувствительность к цефалоспоринам. faecium 1,231,410
faecium 1,231,410 faecalis и E. faecium. Используя репортер промотора vanH , мы определили, что воздействие H-CHG приводит к увеличению активности промотора vanH . Производное E. faecium 1,231,410, экспрессирующее белок VanX, меченный гексагистидином, использовали в экспериментах по вестерн-блоттингу, чтобы показать, что повышенная активность промотора vanH с H-CHG приводит к значительному увеличению уровней белка VanX. Используя комбинацию подходов в E. faecium 1,231,410 и гетерологичном хозяине B.subtilis, мы определили, что VanR необходим для индукции vanHAX с помощью H-CHG. Эксперименты с B. subtilis показали, что хлоргексидин является специфическим компонентом H-CHG, ответственным за индукцию промотора vanH . Важно отметить, что экспрессия генов устойчивости к ванкомицину не защищает от хлоргексидина, поскольку на MIC H-CHG не влияет делеция vanR или vanRS .
faecalis и E. faecium. Используя репортер промотора vanH , мы определили, что воздействие H-CHG приводит к увеличению активности промотора vanH . Производное E. faecium 1,231,410, экспрессирующее белок VanX, меченный гексагистидином, использовали в экспериментах по вестерн-блоттингу, чтобы показать, что повышенная активность промотора vanH с H-CHG приводит к значительному увеличению уровней белка VanX. Используя комбинацию подходов в E. faecium 1,231,410 и гетерологичном хозяине B.subtilis, мы определили, что VanR необходим для индукции vanHAX с помощью H-CHG. Эксперименты с B. subtilis показали, что хлоргексидин является специфическим компонентом H-CHG, ответственным за индукцию промотора vanH . Важно отметить, что экспрессия генов устойчивости к ванкомицину не защищает от хлоргексидина, поскольку на MIC H-CHG не влияет делеция vanR или vanRS . Для устойчивости к ванкомицину VanB-типа (чувствительной только к ванкомицину) прямое связывание ванкомицина с датчиком VanS было экспериментально продемонстрировано для хозяина Streptomyces (71). Для устойчивости к ванкомицину VanA-типа была предложена альтернативная модель для объяснения ослабленной специфичности индукции по сравнению с устойчивостью VanB-типа.Эта модель утверждает, что белок VanS типа VanA реагирует на дестабилизацию клеточной поверхности и, в частности, на ингибирование трансгликозилирования (56, 69). Эта модель подтверждается наблюдением, что структурно не связанные классы лекарств активируют экспрессию резистентности типа VanA, включая гликопептиды, моеномицин, а теперь и хлоргексидин. Дальнейшие исследования необходимы для выяснения специфического аспекта стресса, вызванного хлоргексидином или хлоргексидином, который приводит к индукции резистентности типа VanA.
Для устойчивости к ванкомицину VanB-типа (чувствительной только к ванкомицину) прямое связывание ванкомицина с датчиком VanS было экспериментально продемонстрировано для хозяина Streptomyces (71). Для устойчивости к ванкомицину VanA-типа была предложена альтернативная модель для объяснения ослабленной специфичности индукции по сравнению с устойчивостью VanB-типа.Эта модель утверждает, что белок VanS типа VanA реагирует на дестабилизацию клеточной поверхности и, в частности, на ингибирование трансгликозилирования (56, 69). Эта модель подтверждается наблюдением, что структурно не связанные классы лекарств активируют экспрессию резистентности типа VanA, включая гликопептиды, моеномицин, а теперь и хлоргексидин. Дальнейшие исследования необходимы для выяснения специфического аспекта стресса, вызванного хлоргексидином или хлоргексидином, который приводит к индукции резистентности типа VanA. Механизмом, лежащим в основе этого, может быть ослабленная субстратная специфичность лигазы VanA (72, 73) в сочетании с хлоргексидин-зависимыми изменениями экспрессии генов, которые изменяют пулы субстратов и приводят к включению аминокислот или коротких кислот, которые ослабляют клеточную стенку, как это было ранее. сообщалось ранее (74). Основываясь на анализе предсказанных аминокислотных рацемаз и d-изомер-специфичных дегидрогеназ (см. Набор данных S2 в дополнительном материале), эта гипотеза не подтверждается нашими данными секвенирования РНК.Альтернативное объяснение состоит в том, что в присутствии ванкомицина и хлоргексидина E. faecium 1,231,410 синтезирует предшественники пептидогликана, которые, как и ожидалось, заканчиваются на d-Ala – d-Lac. Однако эти концы не могут быть сшиты из-за индуцированных хлоргексидином изменений экспрессии транспептидазы. Несмотря на то, что наш порог изменения в ≥10 раз, использованный в этом исследовании, не был достигнут, некоторые транспептидазы (кодируемые pbpF , ddcP и pbpA ) активируются после 15 минут воздействия хлоргексидина (см. Набор данных S2).Эти данные предполагают, что соотношение транспептидаз изменяется в присутствии хлоргексидина, что подтверждает вторую гипотезу. Анализ структуры пептидогликана E. faecium 1,231,410 представляет интерес для будущей работы, как и делеция pbpF , ddcP и pbpA для оценки их роли в сенсибилизации ванкомицином, которую мы наблюдаем для E. faecium 1,231,410 в присутствии хлоргексидин. Понимание этого механизма может быть полезным для новых стратегий лечения инфекций VREfm.
Механизмом, лежащим в основе этого, может быть ослабленная субстратная специфичность лигазы VanA (72, 73) в сочетании с хлоргексидин-зависимыми изменениями экспрессии генов, которые изменяют пулы субстратов и приводят к включению аминокислот или коротких кислот, которые ослабляют клеточную стенку, как это было ранее. сообщалось ранее (74). Основываясь на анализе предсказанных аминокислотных рацемаз и d-изомер-специфичных дегидрогеназ (см. Набор данных S2 в дополнительном материале), эта гипотеза не подтверждается нашими данными секвенирования РНК.Альтернативное объяснение состоит в том, что в присутствии ванкомицина и хлоргексидина E. faecium 1,231,410 синтезирует предшественники пептидогликана, которые, как и ожидалось, заканчиваются на d-Ala – d-Lac. Однако эти концы не могут быть сшиты из-за индуцированных хлоргексидином изменений экспрессии транспептидазы. Несмотря на то, что наш порог изменения в ≥10 раз, использованный в этом исследовании, не был достигнут, некоторые транспептидазы (кодируемые pbpF , ddcP и pbpA ) активируются после 15 минут воздействия хлоргексидина (см. Набор данных S2).Эти данные предполагают, что соотношение транспептидаз изменяется в присутствии хлоргексидина, что подтверждает вторую гипотезу. Анализ структуры пептидогликана E. faecium 1,231,410 представляет интерес для будущей работы, как и делеция pbpF , ddcP и pbpA для оценки их роли в сенсибилизации ванкомицином, которую мы наблюдаем для E. faecium 1,231,410 в присутствии хлоргексидин. Понимание этого механизма может быть полезным для новых стратегий лечения инфекций VREfm. Эти изоляты имеют мутации в ddl и зависят от экзогенного присутствия ванкомицина, индуцирующего vanA или vanB , так что может образовываться клеточная стенка (75).Было бы интересно исследовать, может ли воздействие хлоргексидина с суб-МПК спасти VRE, зависящую от гликопептида VanA-типа. Также важно, что гены, защищающие от даптомицина ( liaXYZ ), сильно активируются в ответ на хлоргексидин. Недавно было продемонстрировано, что делеция liaR , кодирующего активатор экспрессии liaXYZ (45), восстанавливает чувствительность даптомицина к нечувствительным к даптомицину энтерококкам (76). Потребуются дальнейшие исследования, чтобы определить, влияет ли «праймирование» гена хлоргексидином на результаты лечения даптомицином, или частое воздействие субингибирующего хлоргексидина является селективным для штаммов, которые конститутивно активируют liaXYZ .
Эти изоляты имеют мутации в ddl и зависят от экзогенного присутствия ванкомицина, индуцирующего vanA или vanB , так что может образовываться клеточная стенка (75).Было бы интересно исследовать, может ли воздействие хлоргексидина с суб-МПК спасти VRE, зависящую от гликопептида VanA-типа. Также важно, что гены, защищающие от даптомицина ( liaXYZ ), сильно активируются в ответ на хлоргексидин. Недавно было продемонстрировано, что делеция liaR , кодирующего активатор экспрессии liaXYZ (45), восстанавливает чувствительность даптомицина к нечувствительным к даптомицину энтерококкам (76). Потребуются дальнейшие исследования, чтобы определить, влияет ли «праймирование» гена хлоргексидином на результаты лечения даптомицином, или частое воздействие субингибирующего хлоргексидина является селективным для штаммов, которые конститутивно активируют liaXYZ .
 Это может привести к появлению ряда симптомов, включая зуд, крапивницу (крапивницу) и ангионевротический отек (отек).
Это может привести к появлению ряда симптомов, включая зуд, крапивницу (крапивницу) и ангионевротический отек (отек).
 Это особенно важно, поскольку хлоргексидин часто используется в качестве антисептика при медицинских процедурах.
Это особенно важно, поскольку хлоргексидин часто используется в качестве антисептика при медицинских процедурах. На содержание ресурсов ASCIA не влияют никакие коммерческие организации.
На содержание ресурсов ASCIA не влияют никакие коммерческие организации. При ангине горло болит так, что ребенок ни есть, ни спать нормально не может. Любое лекарство снимает боль лишь временно, через несколько часов ребенок снова жалуется на боль. Причем, это не просто «больно глотать», при ангине горло словно огнем горит. Возможно, малыш не может это еще выразить словами, но плачем – однозначно, да.
При ангине горло болит так, что ребенок ни есть, ни спать нормально не может. Любое лекарство снимает боль лишь временно, через несколько часов ребенок снова жалуется на боль. Причем, это не просто «больно глотать», при ангине горло словно огнем горит. Возможно, малыш не может это еще выразить словами, но плачем – однозначно, да.
 Если вы сомневаетесь, увеличены они или нет, откройте свой рот перед зеркалом и сравните.
Если вы сомневаетесь, увеличены они или нет, откройте свой рот перед зеркалом и сравните.
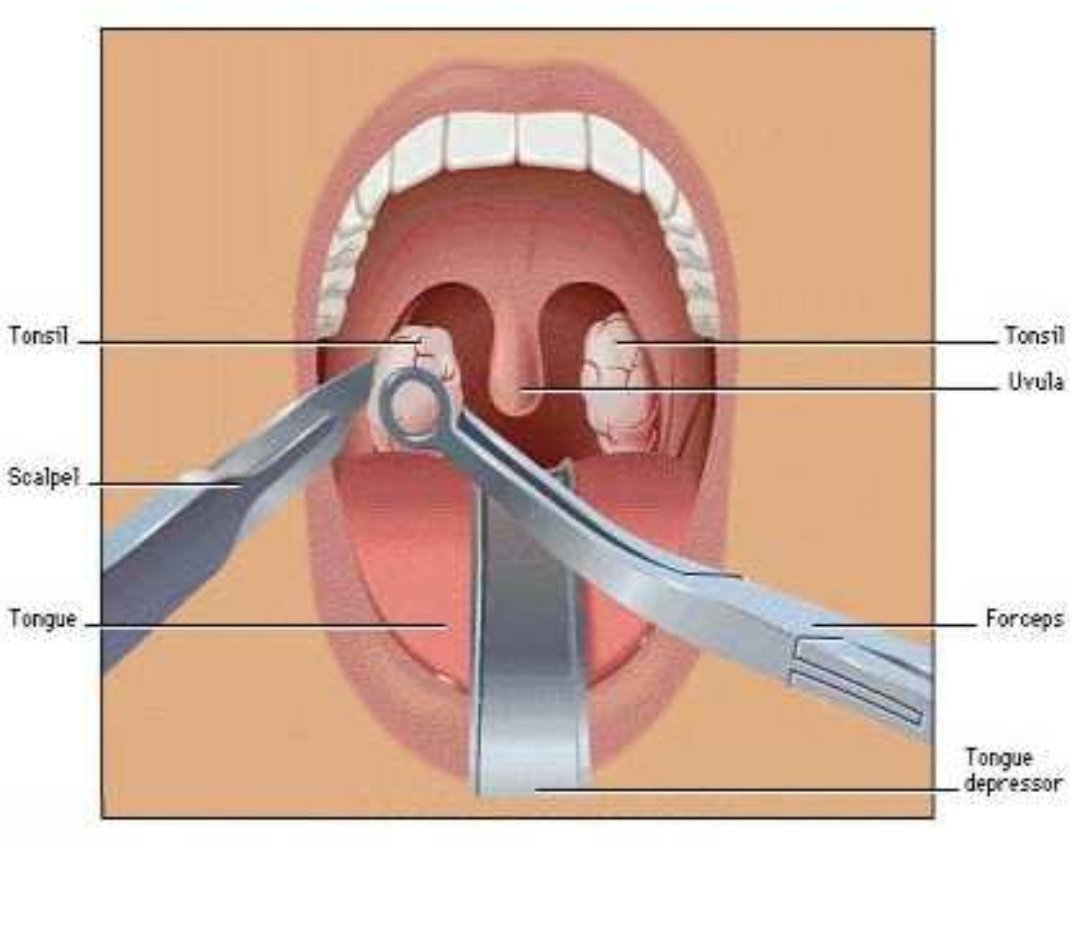 Антибиотики может назначить только врач! Если ваш ребенок аллергик, то скорее всего доктор назначит проверенный препарат, поскольку аллергики не экспериментируют с лекарствами. Связано это еще и с тем, что антибиотик значительно ослабляет иммунитет, а значит, у аллергии появляется прекрасная возможность себя проявить.
Антибиотики может назначить только врач! Если ваш ребенок аллергик, то скорее всего доктор назначит проверенный препарат, поскольку аллергики не экспериментируют с лекарствами. Связано это еще и с тем, что антибиотик значительно ослабляет иммунитет, а значит, у аллергии появляется прекрасная возможность себя проявить.
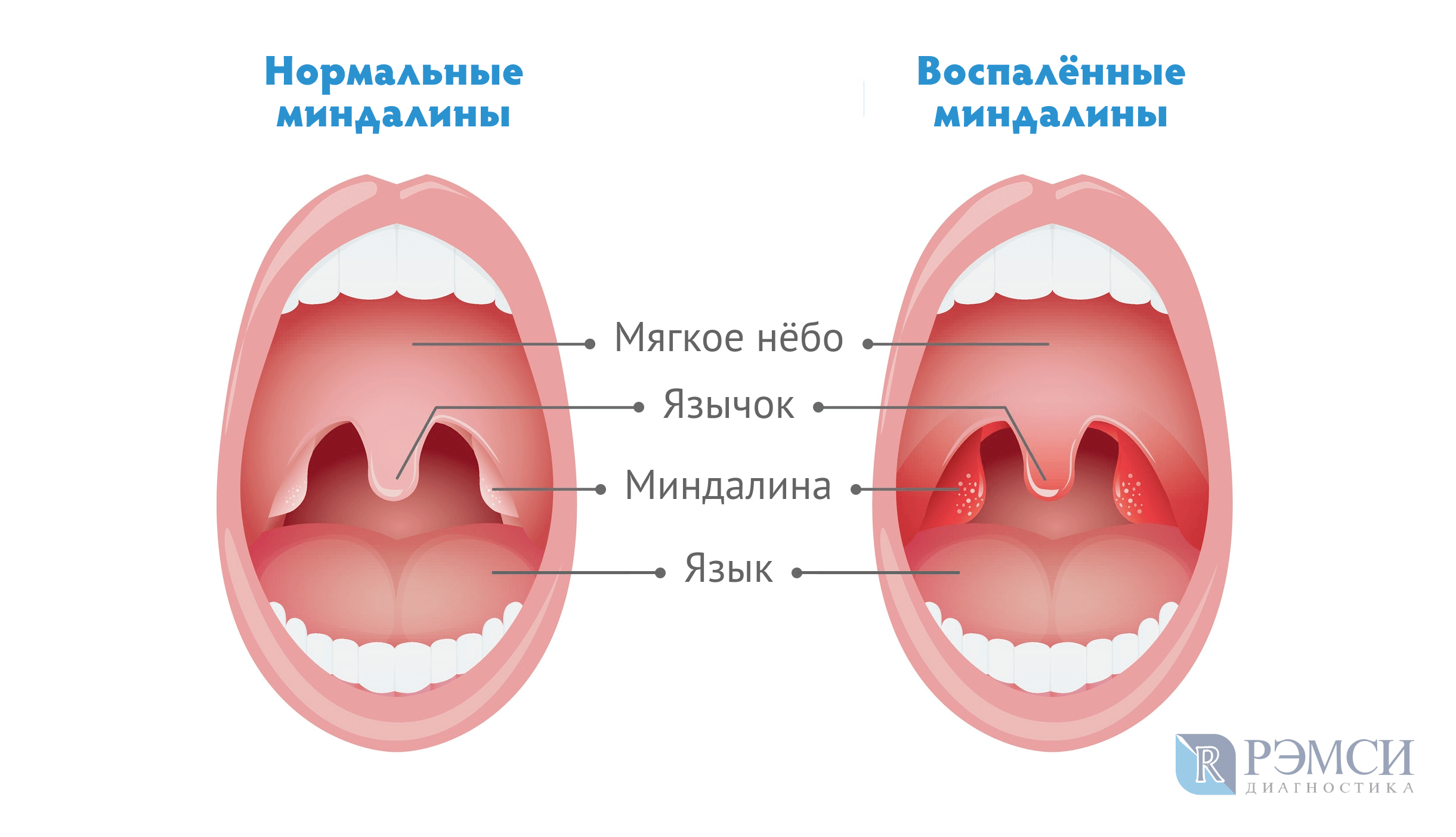 Теперь же, когда антибиотик есть в порошке, который можно развести самостоятельно, госпитализация требуется лишь при тяжелых формах ангины. В остальных случаях можно лечиться дома.
Теперь же, когда антибиотик есть в порошке, который можно развести самостоятельно, госпитализация требуется лишь при тяжелых формах ангины. В остальных случаях можно лечиться дома.
 Можно нарисовать крестики-нолики для снятия напряженной атмосферы. Впрочем, и самому ребенку совершенно не обязательно чертить решетку. Мальчикам рисуем машинки, корабли и самолеты, девочкам – бантики, снежинки и цветочки. Ребенок будет воспринимать лечение как игру и охотнее позволит вам выполнить предписание врача.
Можно нарисовать крестики-нолики для снятия напряженной атмосферы. Впрочем, и самому ребенку совершенно не обязательно чертить решетку. Мальчикам рисуем машинки, корабли и самолеты, девочкам – бантики, снежинки и цветочки. Ребенок будет воспринимать лечение как игру и охотнее позволит вам выполнить предписание врача.
 Интересуется в равной мере всеми аспектами своей специальности. Имеет опыт хирургических вмешательств в полости носа, горла. Особенно богат его опыт в уходе за пациентами после функциональных эндоскопических операций в полости носа и на околоносовых пазухах.
Интересуется в равной мере всеми аспектами своей специальности. Имеет опыт хирургических вмешательств в полости носа, горла. Особенно богат его опыт в уходе за пациентами после функциональных эндоскопических операций в полости носа и на околоносовых пазухах.
 На самом деле это достаточно важный вопрос, и, я надеюсь, со временем в школьную программу включат эти достаточно простые сведения для того, чтобы у людей с детства обязательно было базовое представление о том, с чем мы сталкиваемся каждый год.
На самом деле это достаточно важный вопрос, и, я надеюсь, со временем в школьную программу включат эти достаточно простые сведения для того, чтобы у людей с детства обязательно было базовое представление о том, с чем мы сталкиваемся каждый год. В чем это выражается с точки зрения практики, я расскажу далее.
В чем это выражается с точки зрения практики, я расскажу далее. Я постараюсь на примере одной этой фразы разобрать целую массу существующих неправильных стереотипов.
Я постараюсь на примере одной этой фразы разобрать целую массу существующих неправильных стереотипов. Но не сама острая болезнь вызывает это. Острая болезнь отличается от хронической тем, что она начинается и заканчивается.
Но не сама острая болезнь вызывает это. Острая болезнь отличается от хронической тем, что она начинается и заканчивается. То есть простуды, которые стали возникать чуть чаще, чем обычно, никак нельзя объяснить нарушением иммунитета.
То есть простуды, которые стали возникать чуть чаще, чем обычно, никак нельзя объяснить нарушением иммунитета. При этом риск тех осложнений, которые бывают при вирусной инфекции, никоим образом не снижался.
При этом риск тех осложнений, которые бывают при вирусной инфекции, никоим образом не снижался. Просто есть некоторые стереотипы, которые заставляют нас думать о том, что нужно обязательно что-то начинать лечить.
Просто есть некоторые стереотипы, которые заставляют нас думать о том, что нужно обязательно что-то начинать лечить.

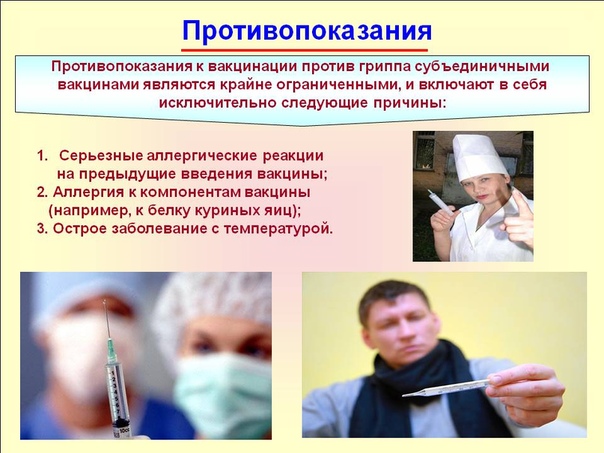 Помните о том, что суточная дозировка парацетамола или ибупрофена не безгранична (!!!). При передозировке возможны тяжелые осложнения. Внимательно прочтите инструкцию к препарату, которым пользуетесь.
Помните о том, что суточная дозировка парацетамола или ибупрофена не безгранична (!!!). При передозировке возможны тяжелые осложнения. Внимательно прочтите инструкцию к препарату, которым пользуетесь.
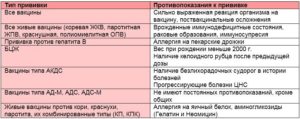
 Наиболее частой причиной температурных и некоторых других реакций у детей младшего возраста являются режущиеся зубки, у детей старшего возраста – простудные инфекции.
Наиболее частой причиной температурных и некоторых других реакций у детей младшего возраста являются режущиеся зубки, у детей старшего возраста – простудные инфекции.

 Вакцина может дать реакцию только в некоторых случаях. При правильно сделанной прививке побочных эффектов не должно быть.
Вакцина может дать реакцию только в некоторых случаях. При правильно сделанной прививке побочных эффектов не должно быть.


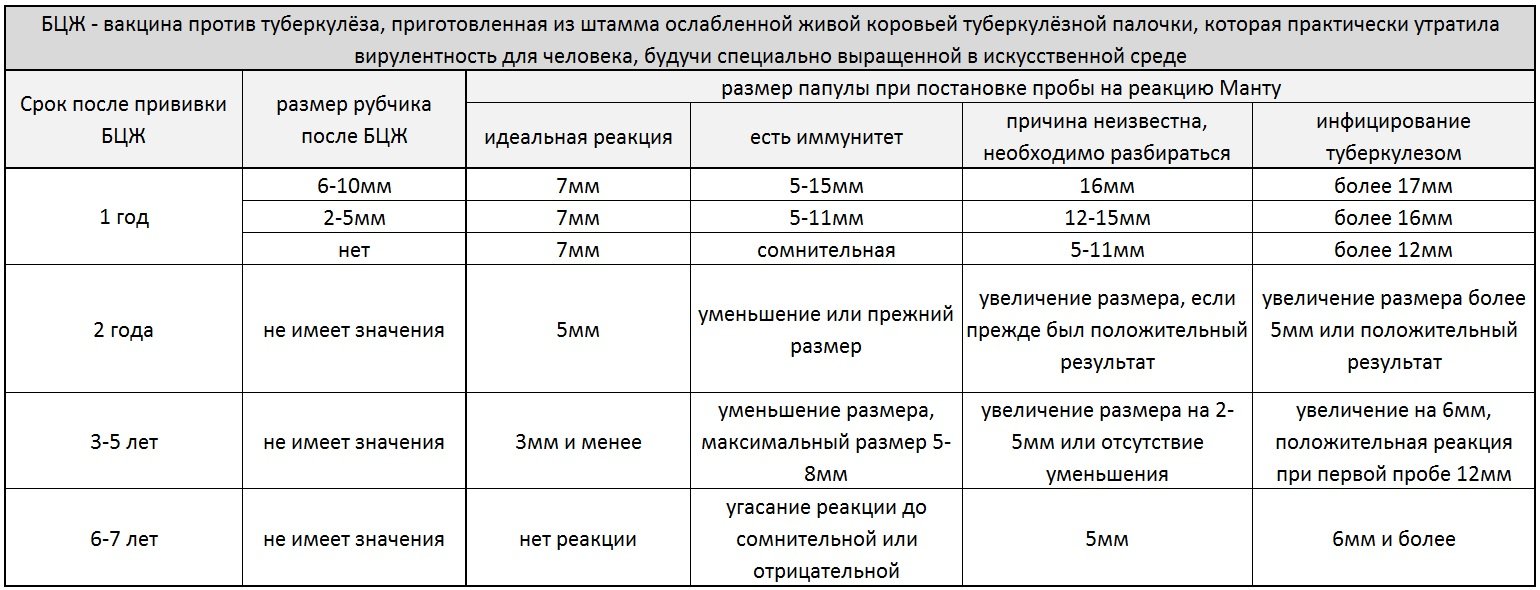 Какие прививки в каком порядке делать – на эти
Какие прививки в каком порядке делать – на эти А иногда организм преподносит сюрпризы в виде непредсказуемых
А иногда организм преподносит сюрпризы в виде непредсказуемых
 Это можно будет сделать на 3-и сутки
Это можно будет сделать на 3-и сутки
 Лечения такая сыпь не требует, она не опасна и
Лечения такая сыпь не требует, она не опасна и Наиболее частым проявлением центральных функциональных нарушений является психосоматическая потеря голоса, так называемая – психогенная афония. Главная особенность – в проявлениях, при которых кашель, смех, и другие неконтролируемые звуки проявляются вполне нормально, без каких-либо дисфоний, однако при обычной речи голосовой аппарат «отказывается» нормально функционировать, полностью лишая человека «дара речи». Чаще всего психосоматическая потеря голоса проявляется у людей истерического психотипа и после травмирующих эмоциональных ситуаций.
Наиболее частым проявлением центральных функциональных нарушений является психосоматическая потеря голоса, так называемая – психогенная афония. Главная особенность – в проявлениях, при которых кашель, смех, и другие неконтролируемые звуки проявляются вполне нормально, без каких-либо дисфоний, однако при обычной речи голосовой аппарат «отказывается» нормально функционировать, полностью лишая человека «дара речи». Чаще всего психосоматическая потеря голоса проявляется у людей истерического психотипа и после травмирующих эмоциональных ситуаций.
 Такая патология характерна для лиц, чья профессия связана с длительным и сильным напряжением голосового аппарата – педагогов, дикторов, певцов, экскурсоводов. Острые формы фонастении могут привести к потере голоса.
Такая патология характерна для лиц, чья профессия связана с длительным и сильным напряжением голосового аппарата – педагогов, дикторов, певцов, экскурсоводов. Острые формы фонастении могут привести к потере голоса.

 Искажения проявляются в виде грубого, монотонного голоса.
Искажения проявляются в виде грубого, монотонного голоса.
 Для этой цели применяется специальный прибор – электронный стробоскоп.
Для этой цели применяется специальный прибор – электронный стробоскоп.
 Грамотная и своевременная диагностика позволит точнее определить направление лечения органических или функциональных причин.
Грамотная и своевременная диагностика позволит точнее определить направление лечения органических или функциональных причин.
 Препарат способен улучшать качество голоса с первых дней приема.
Препарат способен улучшать качество голоса с первых дней приема.
 Во втором случае человек может произносить звуки, но только шепотом. Если мучает кашель и пропал голос, лечение в домашних условиях может дать эффект, но приступать к нему нужно только после того, как будет установлена причина такого состояния. Необходимо обратиться к специалисту, который поставит диагноз и подскажет, что делать, если пропал голос.
Во втором случае человек может произносить звуки, но только шепотом. Если мучает кашель и пропал голос, лечение в домашних условиях может дать эффект, но приступать к нему нужно только после того, как будет установлена причина такого состояния. Необходимо обратиться к специалисту, который поставит диагноз и подскажет, что делать, если пропал голос. Такое происходит, когда человек, чья профессиональная деятельность не связана с громкой речью или пением, решает попробовать себя в роли певца на вечеринке, или срывает голос в ходе бурной и продолжительной дискуссии. Как правило, наутро обнаруживается, что осипло горло, и невозможно не только кричать, но и говорить. С профессиональными певцами, ораторами и комментаторами такого не происходит, потому что их голосовые связки достаточно натренированы.
Такое происходит, когда человек, чья профессиональная деятельность не связана с громкой речью или пением, решает попробовать себя в роли певца на вечеринке, или срывает голос в ходе бурной и продолжительной дискуссии. Как правило, наутро обнаруживается, что осипло горло, и невозможно не только кричать, но и говорить. С профессиональными певцами, ораторами и комментаторами такого не происходит, потому что их голосовые связки достаточно натренированы.
 Многие замечают, что последствиями чрезмерных возлияний становятся не только «мешки» под глазами, но и частично пропавший голос.
Многие замечают, что последствиями чрезмерных возлияний становятся не только «мешки» под глазами, но и частично пропавший голос.
 Пить по стакану утром и вечером.
Пить по стакану утром и вечером. Но именно проблемы с голосом вызывают больше всего опасений. Люди боятся, что возможность издавать звуки будет утрачена навсегда, либо голосовой аппарат будет функционировать неполноценно. Эти опасения имеют под собой основания. Если вовремя не начать принимать лекарства и посещать физиопроцедуры, острая форма ларингита может перейти в хроническую, тогда тембр не восстановится до конца, оставшись грубым и сиплым. Так происходит не всегда, но часто.
Но именно проблемы с голосом вызывают больше всего опасений. Люди боятся, что возможность издавать звуки будет утрачена навсегда, либо голосовой аппарат будет функционировать неполноценно. Эти опасения имеют под собой основания. Если вовремя не начать принимать лекарства и посещать физиопроцедуры, острая форма ларингита может перейти в хроническую, тогда тембр не восстановится до конца, оставшись грубым и сиплым. Так происходит не всегда, но часто. Так происходит не всегда, но часто.
Так происходит не всегда, но часто.
 Можно есть фрукты и овощи, главное, чтобы они не были кислыми. На столе каждый день должны быть каши и супы из круп. Полезно есть отварные и тушеные овощи, пить теплое молоко. Не следует пить кофе, так как этот напиток способствует обезвоживанию. На время лечения необходимо отказаться от курения и алкоголя, если у пациента, который потерял голос, есть эти вредные привычки.
Можно есть фрукты и овощи, главное, чтобы они не были кислыми. На столе каждый день должны быть каши и супы из круп. Полезно есть отварные и тушеные овощи, пить теплое молоко. Не следует пить кофе, так как этот напиток способствует обезвоживанию. На время лечения необходимо отказаться от курения и алкоголя, если у пациента, который потерял голос, есть эти вредные привычки.
 Люди часто не замечают, что использование освежителя воздуха, жидкости для снятия лака действует на кошку угнетающе. Неоднократное или длительное вдыхание химических веществ приводит к отравлению. Кошка хрипит, чихает, отказывается от еды, теряет голос.
Люди часто не замечают, что использование освежителя воздуха, жидкости для снятия лака действует на кошку угнетающе. Неоднократное или длительное вдыхание химических веществ приводит к отравлению. Кошка хрипит, чихает, отказывается от еды, теряет голос. Молоко, кефир, бульон, любой корм не заменит чистой воды. Она должна быть в чашке постоянно.
Молоко, кефир, бульон, любой корм не заменит чистой воды. Она должна быть в чашке постоянно. На языке, гортани у животного образуются водянистые язвы. Они приносят много боли, дискомфорта кошкам, им трудно глотать, мяукать, мурлыкать.
На языке, гортани у животного образуются водянистые язвы. Они приносят много боли, дискомфорта кошкам, им трудно глотать, мяукать, мурлыкать.
 Посоветуйте, что делать и к какому специалисту нужно обратиться»
Посоветуйте, что делать и к какому специалисту нужно обратиться»
 Из «серебристого» с диапазоном звучания 5-6 нот он становится насыщенным, обретает полноту звучания, «металлический» оттенок. Постепенно увеличивается его диапазон, у подростков он может быть равен двум октавам.
Из «серебристого» с диапазоном звучания 5-6 нот он становится насыщенным, обретает полноту звучания, «металлический» оттенок. Постепенно увеличивается его диапазон, у подростков он может быть равен двум октавам.
 Обычно этот период проходит незаметно для ребенка и его родителей и не сопровождается какими-либо нарушениями, если процесс протекает медленно, постепенно. При остром течении мутации происходят резкие изменения в голосе — срывы, появление низких звуков, внезапное «соскакивание на фистулу» . Такие изменения заметны и для ребенка, и для его родителей. Особенно ощущают эти симптомы поющие дети. У некоторых подростков голос становится грубым, хриплым, без модуляций.
Обычно этот период проходит незаметно для ребенка и его родителей и не сопровождается какими-либо нарушениями, если процесс протекает медленно, постепенно. При остром течении мутации происходят резкие изменения в голосе — срывы, появление низких звуков, внезапное «соскакивание на фистулу» . Такие изменения заметны и для ребенка, и для его родителей. Особенно ощущают эти симптомы поющие дети. У некоторых подростков голос становится грубым, хриплым, без модуляций. Отмечается быстрый рост голосовых складок, в период мутации длина их у мальчиков увеличивается 1,5 раза, а у девочек только на одну треть.
Отмечается быстрый рост голосовых складок, в период мутации длина их у мальчиков увеличивается 1,5 раза, а у девочек только на одну треть. И не секрет, что послемутационному периоду свойственна особая ранимость. В этом возрасте голосовой аппарат быстро «устает». Чрезмерно громкое пение, крик, несоблюдение возрастного диапазона -пение «взрослых» песен, сольные выступления на эстраде, пение во время респираторного заболевания, все это может привести к значительным нарушениям голоса и развитию таких заболеваний, как узелки, полипы и кисты голосовых складок, хронический ларингит, подслизистая гематома гортани , кровоизлияние в голосовую складку.
И не секрет, что послемутационному периоду свойственна особая ранимость. В этом возрасте голосовой аппарат быстро «устает». Чрезмерно громкое пение, крик, несоблюдение возрастного диапазона -пение «взрослых» песен, сольные выступления на эстраде, пение во время респираторного заболевания, все это может привести к значительным нарушениям голоса и развитию таких заболеваний, как узелки, полипы и кисты голосовых складок, хронический ларингит, подслизистая гематома гортани , кровоизлияние в голосовую складку.
 Выполнить осмотр гортани этими методами можно с возраста 7-8 лет, в связи с эмоциональными и поведенческими особенностями маленького пациента. В более раннем возрасте такая процедура может быть выполнена только в условиях общего обезболивания , под легким наркозом, который безопасен для организма.
Выполнить осмотр гортани этими методами можно с возраста 7-8 лет, в связи с эмоциональными и поведенческими особенностями маленького пациента. В более раннем возрасте такая процедура может быть выполнена только в условиях общего обезболивания , под легким наркозом, который безопасен для организма.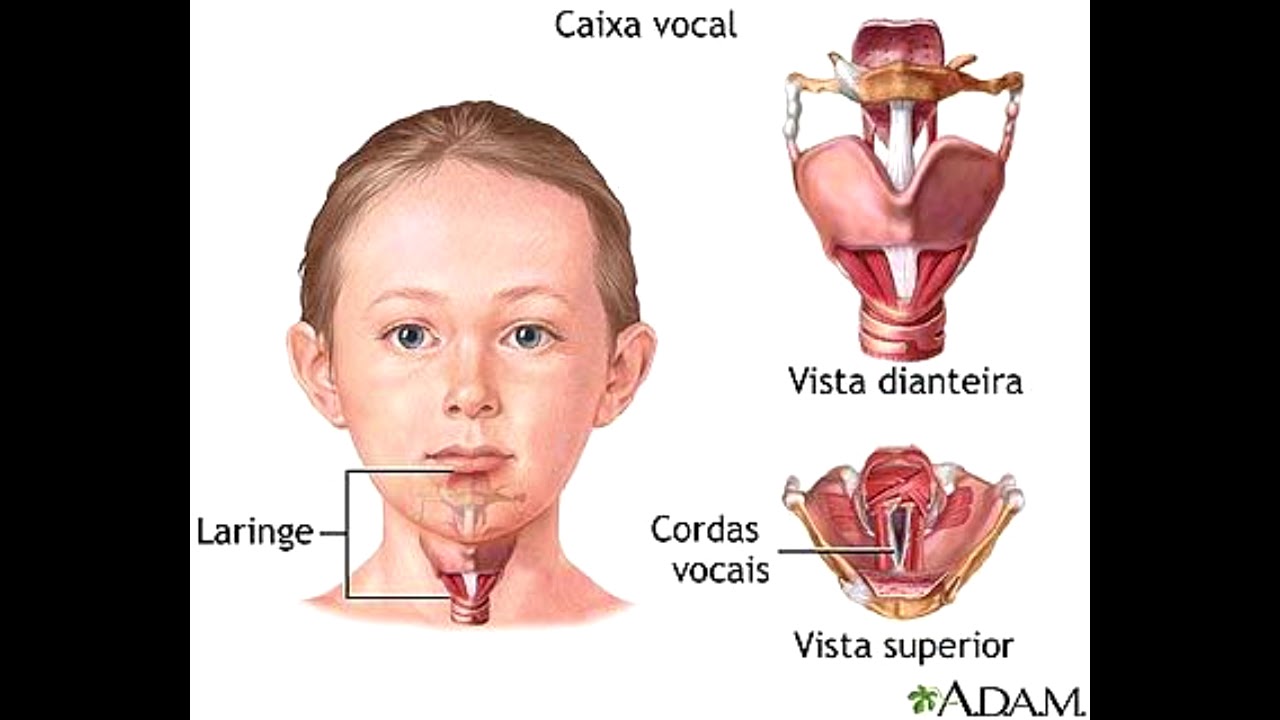



 При этом учитываются тип опухоли, степень распространения заболевания, текущее состояние больного, его возраст, сопутствующие патологии и т.д.
При этом учитываются тип опухоли, степень распространения заболевания, текущее состояние больного, его возраст, сопутствующие патологии и т.д. Помочь больному может только своевременное лечение рака гортани.
Помочь больному может только своевременное лечение рака гортани.
 Пациентам отвечают израильские клинические онкологи и главный врач LISOD, д.м. н., профессор Алла Винницкая.
Пациентам отвечают израильские клинические онкологи и главный врач LISOD, д.м. н., профессор Алла Винницкая. Он прошел три курса химиотерапии и два курса лучевой терапии, выполнили трахеостомию,но у него гноится рана. Сейчас лежит в больнице. Предложили операцию по удалению гортани.Подскажите, что делать? Спасибо!
Он прошел три курса химиотерапии и два курса лучевой терапии, выполнили трахеостомию,но у него гноится рана. Сейчас лежит в больнице. Предложили операцию по удалению гортани.Подскажите, что делать? Спасибо!
 С учетом хорошего ответа на лечение, следующим этапом является радикальная лучевая терапия одновременно с химиотерапией во время облучения. Если после лечения клинически болезнь полностью исчезнет, то через 9-12 недель следует провести ПЭТ-КТ исследование и при наличии остаточной болезни (первичной или в лимфоузлах) – провести оперативное вмешательство. Если все «чисто» — наблюдение. Профилактическая химиотерапия после облучения не улучшает результатов. Если клинически есть остаточная болезнь – оперируют.
С учетом хорошего ответа на лечение, следующим этапом является радикальная лучевая терапия одновременно с химиотерапией во время облучения. Если после лечения клинически болезнь полностью исчезнет, то через 9-12 недель следует провести ПЭТ-КТ исследование и при наличии остаточной болезни (первичной или в лимфоузлах) – провести оперативное вмешательство. Если все «чисто» — наблюдение. Профилактическая химиотерапия после облучения не улучшает результатов. Если клинически есть остаточная болезнь – оперируют.