Таблетки для профилактики ротавирусной инфекции

Ротавирусная инфекция является распространённой причиной возникновения диареи как у взрослого человека, так и у малыша. При заболевании больного беспокоит частая рвота, признаки лихорадки и понос. Кроме того, стоит помнить, что ротавирус протекает с индивидуальными особенностями у разных пациентов. Чем лечить ротавирусную инфекцию, чтобы эффективно справиться с недугом?
Чаще всего ротавирусная инфекция передаётся:
- фекально-оральным способом;
- через немытые руки;
- путём использования предметов обихода, которыми пользовался заражённый человек;
- при употреблении заражённой воды и пищевых продуктов.
Источником инфекции выступают больные люди, каловая масса которых выделяет миллиарды частиц опасного вируса. Инкубационный период недуга составляет от 1 до 3 дней. Возбудитель инфекции сохраняет свою жизнеспособность больше 20 дней.
Вирус очень заразный и способен за считаные дни распространиться по всему коллективу, который находится продолжительное время в замкнутом пространстве. Пик заболеваемости ротавирусом приходится на осенне-весенние месяцы. Специалист диагностирует недуг согласно следующим диагностическим признакам:
- острому началу недуга;
- отсутствию сыпи;
- высокой температуре тела, которая может достигать 40 °C;
- водянистому поносу;
- частым рвотным позывам;
- общим недомоганием и слабостью.
Для того чтобы подтвердить диагноз врач может направить больного на прохождение таких обследований, как:
- Вирусологические исследования, позволяющий отследить механизмы действия ротавируса на живые клетки. Возбудитель недуга, который выделяется из каловой массы больного подселяется в живые клетки.
- Серологический анализ крови, с помощью которого можно идентифицировать вирус путём добавления антигенов возбудителя в кровь.
Лечение ротавирусной инфекции
Достаточно часто ротавирусную инфекцию у взрослого можно эффективно излечить в домашних условиях. Только при тяжёлом протекании заболевания больного могут направить на стационар. Во время прохождения лечения больной в обязательном порядке должен придерживаться специальной диеты, которую прописывает лечащий врач.
Во время терапии недопустимо питаться продуктами, стимулирующими функционирование системы пищеварения. Запрещено питаться продуктами с высоким уровнем содержания клетчатки, хлебобулочной продукцией, цельным молоком, жирной, острой и солёной пищей, бульонами. Во время терапии важно употреблять пищу маленькими порциями и пить много чистой воды.
Устранение ротавируса
Медикаментозное лечение поможет справиться с вирусным недугом. С целью устранения вирусных частиц с области пристеночного пространства кишечника могут использоваться разнообразные сорбенты. Очень важно во время приёма медикаментов придерживаться рекомендуемой дозы, чтобы не нанести вред здоровью. Лечиться против ротавирусной инфекции следует по предписанию врача.
Достаточно часто специалисты назначают приём:
- Активированного угля – по 6-8 таблеток 2-3 раза в день;
- Смекты – 4 пакетика в день;
- Полисорба – пару пакетиков в сутки.
Для лечения маленьких детей дозировку в обязательном порядке должен подбирать педиатр. При терапии грудничков целесообразно использовать медикаменты, которые выпускаются в форме геля или сиропа.
Для усиления эффективности можно использовать такие препарат, как Анаферон и Арбидол. Данная категория лекарственных средств способна ускорить выздоровление на 3-4 дня. Противовирусные препараты при ротавирусной инфекции играют важную роль в лечении.
Как избежать обезвоживания и устранить интоксикацию
Частая диарея и рвота способна привести к потере значительного количества жидкости. Помимо жидкости, из организма человека выводятся и полезные микроэлементы. Очень важно при первых признаках ротавируса начать приём медикаментов, восстанавливающих водно-солевой баланс организма. К подобным медикаментам можно отнести:
Если в домашней аптечке не оказалось перечисленных средств, можно приготовить раствор самостоятельно. В 1000 мл кипячёной воды растворяем 25 г сахарного песка, 4 г соли и 4 г питьевой соды. Состав тщательно размешивается и принимается по 1 стакану каждые 2 часа для облегчения состояния больного.
Как восстановить работу кишечника
Вирусные частички наносят ущерб полезной микрофлоре системы пищеварения. Чтобы восстановить полезные элементы очень важно пропить пробиотики, как только закончится диарея. К наиболее эффективым пробиотикам можо отнести Бифидум, Лактофильтрум и Бифидумбактерин. Кисломолочные продукты также способствуют развитию микрофлоры кишечника, но употреблять их возможно лишь после полного восстановления здоровья.
Лекарства для детей от ротавируса
Детей лечат от ротавирусной инфекции по той же схеме, что и взрослых. Медикаменты могут быть использованы те же, однако важно соблюдать дозировку и форму средства, которую прописывает педиатр. Как правило, в терапевтических целях медицинские специалисты назначают детям приём:
- Сорбентных средств. Грудничкам подойдёт лечение Энтеросгелем, Смектой и Полифепаном. Активированный уголь чаще всего назначают детям, возраст которых достиг 7 лет и взрослым. Потребуется пить по 2–4 таблетки угля для лечения ротавируса.
- Средств для устранения интоксикации и обезвоживания. Грудничкам назначают приём Регидрона и Педиалита. Деткам постарше можно давать Регидралит и приготовленный самостоятельно раствор на основе соды, сахарного песка и соли.
- Медикаментов, восстанавливающих микрофлору. Лучшими пробиотиками для грудничков стали Бифиформ Бэби и Капли БиоГая. Деткам от 2 лет можно предложить Симбитер ацидофильный и Према Кидс.
Прием антибактериальных препаратов
При лечении ротавирусной инфекции в большинстве случаев не принято назначать приём антибиотиков. Но стоит учитывать, что тяжёлое течение заболевания способно серьёзно снижать иммунные способности пищеварительного тракта. Вследствие этого нередко развивается патогенная микрофлора ЖКТ (желудочно-кишечного тракта). В данном случае целесообразно лечение противомикробными средствами, по типу Энтерофурила и Экофурила.
Обзор используемых средств
Какие препараты чаще всего прописывают при ротавирусе? Ниже представлены наиболее эффективные средства, которые позволяют быстро справиться с вирусом.
Линекс
Линекс оказывает эффективную борьбу с расстройством стула и способствует нормализации микрофлоры кишечника. Благодаря Линексу можно за короткий промежуток времени восстановить желудочную и кишечную функцию организма. Лекарственное средство позволяет вылечить инфекционный недуг дома.
Медикамент могут назначать для лечения детей и у взрослых, которые страдают диареей разнообразной этиологии, дисбактериозом, метеоризмом. Препарат абсолютно безопасен, поэтому может применяться для лечения младенцев. Как правило, врачи назначают пить лекарство по две капсулы несколько раз в сутки. Детям необходимо пить одну капсулу два раза в день.
Нифуроксазид
Нифуроксазид относится к противомикробным средствам, которые применяются для терапии инфекционных недугов кишечника. Нифуроксазид обладает антимикробными и антипаразитными свойствами. Главное вещество медикамента способно бороться с большинством возбудителей кишечных недугов.
Противомикробный медикамент может быть назначен в случаях, когда пациента беспокоит острая и хроническая диарея, вызванная грамположительными и грамотрицательными бактериями, нарушение работы кишечника, возникающее на фоне приёма антибиотиков, пищевое отравление, аутоиммунной хронический гастрит. Нифуроксазид применяют для лечения взрослых и детей.
Церукал
Церукал – противорвотный препарат, нормализующий тонус органов системы пищеварения. Медикамент изготовлен на основе метоклопрамида. Средство способно избирательным образом блокировать рецепторы допаминового и серотонинового типа.
Церукал эффективно справляется с нормализацией моторики верхнего отдела ЖКТ. Воздействие активного вещества способствует повышению тонуса гладкой мускулатуры стенок кишечника. Перистальтика тонкого кишечника улучшается.
Церукал эффективно препятствует гастростазу, пилорическому рефлюксу, эзофагеальному рефлюксу. Благодаря Церкалу можно эффективно справиться со рвотой. Однако рвотные позывы, которые обладают психогенным и вестибулярным характером не поддаются лечению данным медикаментом.
Энтеросгель
Паста Энтеросгель – эффективный антидиарейный медикамент. Главным действующим веществом выступает полиметилсилоксан полигидрат. Энтеросгель обладает способностью к поглощению среднемолекулярных токсических продуктов метаболизма, солей тяжёлых металлов, алкоголя.
Препарат выводит скопления вредных веществ природным путём из организма. Средство позволяет ликвидировать проявление токсикоза, улучшает работу кишечника, печени, почек. Энтеросгель способен нормализовать показатели мочи и крови, защитить органы пищеварительной системы от химического и механического воздействия.
Лекарство способствует обновлению слизистой и восстановлению формирования слизи и микроциркуляции в организме. Активные компоненты медикамента дают возможность нормализовать течение процесса заживления защитного слоя, находящегося на стенках органов ЖКТ.
Кроме того, происходит ускорение полного выздоровления. Активные компоненты Энтеросгеля неспособны всасываться в кишечник, что не даёт возможности подвергаться метаболическим и химическим превращениям. Выделение активного вещества с вредными элементами происходит спустя 12 часов после приёма.
Профилактика
Чтобы не стать обладателем ротавирусной инфекции, важно позаботиться о мерах профилактики недуга:
- соблюдаем личную гигиену – моем руки после посещения улицы и людного места, промываем под проточной водой фрукты и овощи и т. д.;
- по необходимости термически обрабатываем продукты;
- чтобы избежать инфицирования, кипятим питьевую воду;
- чтобы избежать заражения систематически проводим влажную уборку в помещении.
Ротавирусная инфекция – опасный недуг, поэтому лечение должно осуществляться по предписанию врача. Медикаменты для терапии ротавируса должны быть назначены врачом!
Противовирусные препараты от ротавирусной инфекции – компонент для успешного лечения. Противовирусного лечения недостаточно, необходимо подобрать результативное и безопасное лекарство от ротавирусной инфекции для детей.
Противовирусные препараты, действующие на кишечную инфекцию, показаны взрослым людям со сниженным иммунитетом, сопротивляемостью инфекционным и вирусным заболеваниям.
Специфические противовирусные при ротавирусной инфекции не разработаны. Лечение ротавирусной инфекции требует комплекса мероприятий.
Эффективное лечение носит патогенетический и симптоматический характер. В комплексный план лечения входят дезинтоксикационные и противовирусные лекарства, противорвотные, жаропонижающие. Точный план лечения, дозировки назначает лечащий врач. Не стоит рисковать жизнью ребёнка и лечить самостоятельно.

Особенности ротавируса
При ротавирусной инфекции отмечается симптоматика простудного заболевания в сочетании с клиникой кишечного заражения. Заболевание получило название желудочного или кишечного гриппа.
Выявлено около 10 штаммов ротавируса. Большая часть представляет угрозу здоровью человека.
Подвержены заболеванию дети младшего возраста. Заболевание протекает сложнее – иммунная система слабее, чем у взрослого человека.
Тяжёлый синдром – дегидратация. Необходимо принимать препараты для регидратации («Регидрон»), проконсультироваться у специалиста, как принимать «Регидрон» детям при ротавирусной инфекции.
У взрослых людей клинические проявления слабее. Люди не придают заболеванию значения, переносят его, заражают окружающих. У взрослых заболевание протекает без клинических проявлений.
- При поедании заражённой пищи, питье заражённой воды.
- При бытовых контактах с больными ротавирусной инфекцией, носителями.
- При пользовании общими предметами обихода.
Вирусная активность носит сезонный характер, встречается в осенне-зимний период. Иммунитет человека снижается, становится подвержен заболеванию. Вероятно повторное заражение желудочным гриппом у детей младшего возраста. Часто происходит при посещении ребёнком детского дошкольного учреждения. При повторном заболевании сопротивляемость организма больше, клинические проявления не интенсивны. Сопротивляемость взрослого организма выше.

В остром периоде заболевания:
- Повышение общей температуры тела.
- В первые дни признаки острой респираторной инфекции – кашель и насморк, головная боль, боль в горле.
- Развивается кишечная симптоматика – поносы, рвота, боль в животе.
Роль противовирусных препаратов в лечении ротавирусных инфекций
При лечении основная задача – устранение признаков обезвоживания и симптоматическая терапия. Противовирусные препараты позволяют повысить неспецифический иммунный ответ организма, ускорить выздоровление.
Роль в инкубационном периоде
В инкубационном периоде вирус проникает в организм, распространяется в нём. Фаза длится 1-5 дней. Неспецифическая противовирусная терапия повышает иммунную защиту организма, не даёт инфекции распространиться.
Острая стадия заболевания и противовирусные препараты
Острая стадия сопровождается яркой симптоматикой, ведёт к развитию осложнений у маленьких детей и ослабленных взрослых.
Нет смысла принимать антибиотики («Ципрофлоксацин», «Левофлоксацин»). Лекарственные средства неэффективны в отношении вирусов, могут быть назначены при присоединении вторичной бактериальной инфекции.
Антибактериальные препараты негативно воздействуют на нормальную микрофлору кишечника, способствуют развитию дисбактериоза, подавляя рост нормальной микрофлоры.

При присоединении вторичной бактериальной инфекции – давать ребёнку лекарства с местным действием на кишечник. «Бисептол» или «Этерофурил». Вещества убивают патогенную флору, не вызывают дисбактериоза.
Непатогенные виды кишечной микрофлоры не страдают. Необходимо сделать бактериологический посев для определения возбудителя в мазке. Не давать детям таблетки или капсулы «Энтерофурила» до достижения семилетнего возраста. Детям младшего возраста назначают детский сироп.
Основные противовирусные препараты
Врач делает назначения, контролирует динамику состояния пациента. Лечение эффективно, не несёт пациенту с кишечной инфекцией вреда. Иногда применяется живая вакцина.
Как давать лекарства пациенту
Принимать можно внутрь, в виде ректальных суппозиториев, капель в нос. Их назначают больным с ослабленным иммунитетом.
Рекомендуют принимать недорогие препараты, содержащие интерферон и другие противовирусные компоненты:

«Виферон» в лечении от ротавирусов
«Виферон» при ротавирусной инфекции применяется, чтобы сделать лечение у детей эффективным. Лекарственное вещество против ротавирусной инфекции синтезировано на основе интерферона и обогащено витаминами С и Е. Для детей младшего возраста – свечи с «Вифероном».
Эффективность препарата в лечении от ротавируса основывается на способности влиять на клеточные мембраны структурных элементов человеческого организма.
Воздействует на поражённые клетки эпителия кишечника, способствует их восстановлению, повышает устойчивость клеточных мембран эпителия кишечника против ротавирусной инфекции.
Препарат обладает иммуномодулирующей активностью, эффективен против кишечной палочки. Его приём позволяет стимулировать выработку неспецифических антител.
Лечение «Арбидолом»
Назначают для лечения против ротавируса. При параллельном назначении «Арбидола» с основным патогенетическим лечением симптоматика менее интенсивна. Лечение от ротавирусной инфекции быстрее.
Лечение «Цитовиром»
Лечение от кишечной инфекции аналогично применению «Виферона». Выздоровление происходит быстрее, симптоматика менее интенсивна. Ротавирус оказывает менее интенсивное влияние на стенки кишечника.
Эти противовирусные препараты – одни из наиболее часто встречающихся. Педиатры рекомендуют «Амиксин» или «Гроприносин» – лучшее средство для профилактики заболевания и уменьшения интенсивности клиники при желудочном гриппе. Это отличная лекарственная профилактика
Отзывы пациентов и специалистов
По мнению специалистов и родителей детей, получавших лечение противовирусными препаратами, средства позволяют ускорить выздоровление и стимулируют иммунную защиту организма. Родители отметили лёгкое течение и быстрое выздоровление на фоне лечения «Вифероном».
В отличие от последнего, «Анаферон» обладает меньшей эффективностью и заслужил меньше положительных отзывов от пациентов, но отмечают хороший эффект при его использовании для профилактики.
Лечение вирусных инфекций с помощью других групп препаратов
Чтобы облегчить состояние при кишечных вирусных заболеваниях, принимают кишечные сорбенты и препараты для дегидратации. «Смекта» у детей выводит из кишечника вирусы и их токсины и способствует выздоровлению. У взрослых – такие препараты, как «Энтеросгель» и активированный уголь.
При присоединении вторичной инфекции рекомендует принимать «Левомицетин», сделать бактериологический посев и определить, к каким препаратам чувствительна патогенная микрофлора ЖКТ. Детям при склонности к кишечной патологии вводят свечи с хлоргексидином под названием «Гексикон».
Рекомендуется принимать «Регидрон» взрослым и детям. С симптоматической целью от рвоты назначаются противорвотные средства. От тошноты можно – «Мотилиум» или «Церукал». При интенсивной рвоте у ребёнка их вводят парентерально. Лечение народными средствами при ротавирусе не поможет. При температуре дать ребёнку жаропонижающее. При появлении диареи – недорогие препараты – «Лоперамид» или «Имодиум».
Прежде чем решать, какие лекарства пить, проконсультируйтесь со специалистами. Они помогут определить, нужны ли те или иные препараты для лечения от ротавирусной инфекции и сколько дней их принимать, чтобы добиться выздоровления.
По данным статистических агентств, россияне тратят более 8% бюджета на приобретение лекарственных средств, сметая в сезон вирусных эпидемий дорогие снадобья с полок аптек. Уберечься от излишних трат, покупая лекарство от ротавируса, поможет здравый смысл и базовые знания по лечению ротавирусных инфекций.

Основные методы лечения ротавируса
Ротавирусы – внутриклеточные паразиты, поражающие клетки слизистой оболочки тонкого кишечника человека. Отсюда народное название ротавируса «кишечный грипп». Заражению подвержены 100% детей от 6 месяцев до 5 лет. Выгнать ротавирус из клетки можно двумя методами: разрушить клетку (что в нашем случае неприемлемо) или активизировать механизмы клеточной защиты. Приобретение иммунитета к определённому типу вируса происходит после перенесённого заболевания или после вакцинации. Например, в США прививают младенцев 2, 4, 6 месяцев от ротавируса.
Лекарства при ротавирусной инфекции действуют в нескольких направлениях:
- облегчают симптомы ротавируса – высокую температуру, рвоту, понос, головную боль, кашель, насморк;
- восстанавливают потерю влаги и электролитов;
- нормализуют микрофлору кишечника;
- стабилизируют иммунный ответ;
- устраняют последствия заболевания.
При так называемом кишечном гриппе первый эпизод инфицирования – самый тяжёлый по клиническим проявлениям, но после него появляется иммунитет к ротавирусам. Иммунитет предотвращает повторное заражение, или болезнь протекает в лёгкой форме. У взрослого ротавирус возможен в пожилом возрасте, при ослабленном иммунитете.
Симптоматическое лечение
Период от момента заражения до первой клиники составляет 2-3 дня. Признаки ротавирусной инфекции начинаются со рвоты, высокой температуры, потом приходит водянистый понос. Лекарства от ротавирусной инфекции у детей и взрослых снижают температуру, предотвращают интоксикацию, устраняют обезвоживание организма, восстанавливают баланс электролитов.

Жаропонижающие средства
Первые дни болезни проявляются повышением температуры. Высокая температура тела – ответная защитная реакция на внедрение вируса, одно из проявлений иммунного ответа. Антипиретики используют при температуре выше 38°С.
От температуры и боли при ротавирусной инфекции у детей используют Ибупрофен. Препарат под торговыми названиями Нурофен, Ибуфен, Ибалгин выпускается в удобных для детей формах – таблетки, капсулы, суспензия, сироп, раствор для приёма внутрь.
Детям суспензию Ибупрофена назначают трижды в день после еды:
- с 3 месяцев до года – 10 мг на кг;
- с года до трёх лет – 50 мг на кг;
- с четырёх до шести лет– 100 мг на кг;
- с семи до девяти лет – 150 мг на кг;
- с десяти до двенадцати – 200 мг на кг.
Применяется для лечения боли и жара при ротавирусе, используется не долее 2 дней подряд. Лекарство помогает снять температуру, на источник болезни не влияет.
Взрослым для облегчения жара и боли при ротавирусе можно употреблять обычный Парацетамол. Таблетку принимают через час после еды, запив водой, но не более 4 таблеток в сутки. Средство только снимает жар, с вирусом не борется, более 3-5 дней подряд не используется. Для детей Парацетамол выпускают в составе Панадола, Эффералгана, Калпола. Существуют ректальные свечи с Парацетамолом, их применяют при сильной рвоте.
Средства от рвоты
Противорвотные препараты показаны при неукротимой рвоте. Хороший противорвотный эффект оказывает настой листьев перечной мяты. Нужно пить прохладный некрепкий мятный отвар в перерывах между приступами. Детям с 3-х месяцев для лечения рвотных позывов предназначены травяные чаи с листочками мяты из серии «Бабушкино лукошко».
Средства от поноса
Понос является серьёзной проблемой при ротавирусной инфекции у взрослых и малышей. Диарея ведёт к развитию обезвоживания, особенно в комплексе с температурой и рвотой. Остановить понос при ротавирусной болезни у ребенка можно Смектой. Пакетик порошка разводят в 50 мл кипячёной тёплой воды и выпаивают между кормлениями.

Взрослым рекомендуют принимать вяжущие, закрепляющие отвары коры дуба, корок граната, травы зверобоя или шалфея, плодов черёмухи. После каждого жидкого стула выпивают по 100 мл тёплого некрепкого отвара трав. Рецепт отвара: чайную ложку сухого сырья залить 300 мл кипятка, настоять 30 минут под полотенцем, процедить.
Борьба с обезвоживанием
Самое опасное осложнение ротавируса – обезвоживание. Восстановление водного баланса организма после ротавируса подразумевает введение жидкости любым способом – перорально, инфузионно. В домашних условиях приемлемо давать больному воду, компот из сухофруктов, слабый чай. Лечение электролитного дисбаланса при кишечном гриппе осуществляется солевыми регидарантами из аптеки – Регидрон, Хумана, Оралит. Пакетик порошка растворяют в 1 л кипячёной тёплой воды и выпаивают за 2-3 часа. Если готовых порошков нет, разводят в литре кипячёной воды столовую ложку сахара, чайную ложку соли, на кончике ножа соды.
Угрожающая здоровью потеря жидкости сопровождается скудным количеством отделяемой мочи, потрескавшимися слизистыми, вялостью. Такого больного срочно госпитализируют. В стационаре назначают инфузионную терапию, вводя внутривенно раствор Рингера.
Антибиотики при ротавирусе
Ротавирус, как возбудитель заболевания с кишечной клиникой, был открыт в 70-х годах 20 века австралийскими учёными. До этого времени при данной патологии использовали антибактериальные препараты, так как были уверены в микробной природе болезни. Поэтому до сих пор специалисты «старой закалки» и их ученики назначают антимикробные средства от ротавируса. Антибиотик при ротавирусной инфекции в настоящее время не применяется. Для лечения вирусных заболеваний антибиотики и другие антибактериальные медикаменты (нитрофураны, сульфаниламиды) абсолютно бесполезны. Антибиотики при ротавирусной инфекции у детей используют в случае присоединения бактериального осложнения.
Показания к назначению антибиотиков:
- кровь в жидком стуле;
- понос более 2-х недель;
- обнаружение лямблий в кале.
Специфического лечения от кишечного гриппа не разработано. Какой-либо пилюли, воздействующей непосредственно на ротавирус, не существует. Все лекарственные средства устраняют обезвоживание, понос, рвоту, облегчают состояние.
Противовирусные средства
Противовирусные препараты от ротавирусной инфекции представлены в наших аптеках щедро, на любой вкус и кошелёк.
После диагноза «ротавирусная инфекция» противовирусные препараты рекомендуются обширным списком:

Принцип действия противовирусных препаратов основан на активизации защитных белковых систем для подавления экспансии вирусов. В инструкции к свечам Кипферон, например, сказано, что они имеют противовирусные свойства, борются с хламидиями, сальмонеллёзом. Однако иммуномодулирующий эффект этой группы лекарств не доказан. Противовирусные препараты при ротавирусной инфекции у взрослых действуют по принципу плацебо или самовнушения. Вреда от них не будет, но и на особую активность против ротавируса рассчитывать не стоит. Высокий лекарственный эффект индукторов интерферона – не более, чем маркетинговый ход.
По назначению врача используется комплексный иммуноглобулиновый препарат или КИП. Применяют его при острых кишечных ротавирусных инфекциях, дисбактериозе, ослаблении иммунитета у недоношенных младенцев, пожилых людей, приобретённом иммунодефиците. КИП представляет собой флакон с порошком из сухого иммуноглобулина. Порошок разводят водой и принимают внутрь за полчаса до еды. Используют КИП 1-2 раза за сутки в течение недели.
Восстановление пищеварительной функции
Пережив острый период внедрения ротавируса, приступают к восстановлению микрофлоры кишечника.
Диета при ротавирусном заболевании
При ротавирусе соблюдают диету в течение минимум 2-х недель. Особенность ротавируса заключается в угнетении фермента, расщепляющего молочный сахар. Поэтому исключают из рациона всё молочное, иначе понос будет длительным. Малышам-грудничкам педиатр может назначить специальные смеси без лактозы. Кормят больного часто и маленькими порциями. Меню состоит из каш на воде, вегетарианских супов, печёных яблок, овощных протёртых пюре, подсушенного хлеба. Мясо едят паровое, отварное, нежирное, предпочитая курицу или кролика. Пьют как можно больше воды, чая, компота, отвара шиповника.

Как помочь пищеварению
Помогут пищеварению ферментные средства: Фестал, Мезим, Пензитал, Дигестал. Препараты с панкреатином принимают после купирования острых симптомов в течение 5-10 дней по одной таблетке после еды.
Нормализуют кишечную микрофлору капсулы с сухими живыми штаммами полезных бифидо- и лактобактерий. Желатиновая капсула предохраняет микроорганизмы от агрессивной среды желудка при проглатывании. Во влажной благоприятной среде кишечника бактерии оживают и колонизируют толстую кишку, восстанавливая микробное сообщество.
- Бифидумбактерин;
- Бифиформ;
- Пробифор;
- Линекс;
- Энтерол;
- Эубикор;
- Аципол;
- Бактисубтил.
Как уберечься от ротавируса
Профилактика ротавируса заключается в соблюдении предупреждающих мер:
- личная гигиена;
- мытье фруктов, овощей перед употреблением;
- кипячение воды;
- прекращение контактов с больным кишечным расстройством;
- вакцинация от ротавируса у младенцев;
- рациональное питание, соблюдение режима труда и отдыха, посильная физическая нагрузка, пребывание на свежем воздухе;
- регулярная влажная уборка помещения, проветривание, увлажнение воздуха.
По статистике, пик ротавирусной эпидемии приходится в России на осенне-зимний период. До 70% диарей поздней осенью и зимой возникает по вине ротавируса. В это время не рекомендуется посещать без надобности места массового скопления людей – кинотеатры, торговые центры. После посещения общественных мест тщательно мыть руки.

Ротавирусная инфекция поражает почти всех малышей в мире от полугода до 5 лет. Лечение кишечного вируса заключается в устранении обезвоживания, снятия боли и жара, восстановления пищеварительной функции. Антибиотики применяют при осложнении ротавируса бактериальным заражением. Противовирусные средства назначает врач по результатам анализов. Профилактикой ротавируса является закаливание, личная гигиена, отсутствие контакта с инфицированными.
Информация» на нашем сайте предоставлена квалифицированными врачами и носит исключительно ознакомительный характер. Не занимайтесь самолечением! Обязательно обратитесь к специалисту!

Автор: Румянцев В. Г. Стаж 34 года.
Гастроэнтеролог, профессор, доктор медицинских наук. Назначает диагностику и проводит лечение. Эксперт группы по изучению воспалительных заболеваний. Автор более 300 научных работ.
>
Похожие статьи:
лечение, список лекарств от кишечного гриппа для взрослых, антибиотики, противовирусные препараты, таблетки от тошноты


Вирус под микроскопом
Ротавирусная инфекция сопровождается сильным обезвоживанием, из-за чего появляется угроза для жизни ребенка. Взрослые легче переносят заболевание: при правильном лечении восстанавливаются в течение недели. Детям требуется более тщательный уход.
Симптомы ротавирусной инфекции
Ротавирусная инфекция или кишечный грипп характеризуется развитием специфической клинической картины:
- постоянное чувство тошноты, изнурительная рвота в течение 3–4 дней;
- расстройство стула: диарея, которая не проходит до 7 суток;
- мышечная слабость;
- нарушение водно-электролитного баланса;
- спазмы желудка, боль в эпигастральной области;
- отсутствие аппетита;
- повышение температуры тела;
- лихорадка, сильный озноб;
- быстрая утомляемость;
- гиперемия — появление на коже красных пятен или сплошных участков с повышенным кровоснабжением и температурой;
- головная боль и головокружение;
- нарушение психоэмоционального состояния: общее недомогание, высокая раздражительность, капризы у детей.
Из-за продолжительной рвоты и диареи организм теряет большое количество жидкости. Сильная дегидратация и тяжелая интоксикация патогенными возбудителями приводят к ухудшению общего состояния:
- в каловых массах присутствуют сгустки крови, возможно кровотечение в кишечном тракте;
- усиление диареи, рвоты;
- появление мелены (почернение стула в результате взаимодействия крови и соляной кислоты) свидетельствует о кровотечении в желудке или пищеводе;
- высыпания по всему телу;
- снижение частоты мочеиспусканий;
- высыхание слизистых оболочек в полости рта;
- тахикардия;
- сонливость.
Чем лечить кишечный грипп
Универсальное лекарство от ротавируса не разработано. Препараты, которыми проводится комплексная терапия при диагнозе «кишечная инфекция»:
- средства для стабилизации водно-электролитного баланса — предотвращают обезвоживание;
- энтеросорбенты;
- жаропонижающие и ферментные медикаменты;
- противорвотные средства.
Назначается специальная диета. Продуманный рацион помогает справиться с нарушением водно-электролитного баланса у детей младше 12 лет. Ребенка кормят по принципу дробного питания: часто, по 5–6 раз в сутки, небольшими порциями объемом по 150–200 г. Продукты подвергаются щадящей термической обработке. Разрешенные блюда:


Печеные яблоки
- печеные яблоки с медом;
- сухари;
- злаковые каши на воде;
- овощные и фруктовые пюре;
- бульон.
При обострении симптомов и ухудшении общего состояния мясные изделия, супы и свежевыжатые соки исключают из рациона. В период болезни отсутствует аппетит: человек практически не ест — диета основывается на скудном и однообразном меню. Включенные в рацион продукты необходимы для поддержания метаболизма и водно-солевого баланса в организме.
Восстановление водно-солевого баланса
Препараты для лечения ротавирусных инфекций у взрослых включают средства для регидратации организма. При прогрессировании патологии человек страдает от сильного обезвоживания. Необходимо предотвратить дальнейшую потерю жидкости со рвотой и жидким стулом. Для восстановления водного баланса используют медикаменты:
- Регидрон;
- Энтеродез;
- Цитроглюкосолан.
Возможно внутривенное и пероральное применение медикаментов. Редко прием небольшого количества жидкости провоцирует новый приступ рвоты. В результате процесс обезвоживания может продолжаться более 24 часов. Для предотвращения развития осложнений больного госпитализируют и в условиях стационара ставят капельницы. Для восполнения жидкости используют инфузионное введение физраствора, 5 % раствора глюкозы.
Важно! При обострении симптомов заболевания жидкость пьют небольшими объемами во избежание рвоты. Не обязательно принимать воду из кружки — можно воспользоваться столовыми или чайными ложками.
Сорбенты


Измельченный активированный уголь
Для выведения токсичных веществ из крови рекомендуется принимать при ротавирусе сорбенты. Это активные вещества, которые образуют безопасный комплекс с продуктами жизнедеятельности вирусов и выводят их из организма. Препараты оказывают дезинтоксикационный эффект: предотвращают мышечную слабость, головокружение, рвоту и тошноту. Средства облегчают общее состояние организма. При кишечном гриппе показаны лекарства:
- Полисорб;
- Диоктаэдрический смектит или Диосмектит;
- Смекта;
- Энтеросгель;
- Активированный уголь;
- Аттапулгит.
Обратите внимание! Сорбенты снижают терапевтический эффект других препаратов и выводят их активные вещества из организма. Параллельное применение энтеросорбентов в таблетках с другими лекарствами запрещено.
Препараты для микрофлоры кишечника
Против ротавирусной инфекции показано применение пробиотиков. Средства восстанавливают кишечную микрофлору, которая состоит из бифидо- и лактобактерий. Вирусы подавляют рост и развитие полезных бактерий на 3–4 день заболевания. Рекомендуется выпить один из препаратов:
- Линекс;
- Аципол;
- Нормобакт;
- Ацилакт;
- Бифидумбактерин;
- Бифистим.
При развитии вторичной инфекции на фоне кишечного гриппа назначают Энтерол, Интестопан и Энтерофурил. Поражение патогенными микроорганизмами возникает вследствие ослабления иммунитета.
Противовирусная терапия
Противовирусные препараты при ротавирусной инфекции — эффективный способ борьбы с патогенным возбудителем. Лекарства препятствуют проникновению вирусной рибонуклеиновой кислоты внутрь клеток человека, оказывают токсичное действие на инородные микроорганизмы. Медикаменты, которыми лечат кишечный грипп:
- Виферон;
- Анаферон;
- Цитовир 3;
- Арбидол.
Вспомогательные средства при лечении ротавируса


Панадол в таблетках
Заболевание сопровождается повышением температуры. Если показатель превышает +38 °C, возникает необходимость приема жаропонижающих препаратов:
- Панадол;
- Ибупрофен;
- Нурофен;
- Цефекон.
Высокая температура у детей — защитная реакция организма в ответ на раздражитель. Активность вирусов снижается при температуре +37 °C, выше +38 °C наблюдается гибель патогенной микрофлоры. В то же время показатели оказывают негативное действие на клетки нервной системы.
В качестве вспомогательных средств используют ферментные препараты, которые облегчают всасывание питательных веществ в тонком кишечнике, сокращают время переваривания пищи:
- Мезим;
- Креон;
- Панкреатин;
- Эрмиталь;
- Микразим.
Лекарства улучшают процесс пищеварения.
Вспомогательные средства от тошноты и диареи
Можно принимать при ротавирусной инфекции противорвотные средства: Дамелиум, Мотилиум. Препараты устраняют тошноту, снимают спазмы гладкой мускулатуры желудка, которые вызывают приступы рвоты.
Какие средства принять для нормализации стула:
- Белый уголь;
- Хилак Форте;
- Полифепан;
- Лактофильтрум;
- Бактисубтил.
Лекарства стабилизируют кишечную перистальтику, восстанавливают естественный процесс всасывания питательных веществ в тонком кишечнике и прохождение каловых масс по пищеварительному тракту.
Можно ли принимать антибиотики


Антибиотики
Антибиотики при ротавирусе принимать бесполезно. Противомикробные средства эффективны только в отношении патогенных бактерий. Кишечный грипп вызывают вирусы, которые отличаются от микроорганизмов по структуре и действию на организм.
Антибактериальные препараты назначаются, только когда на фоне ротавируса развивается бактериальная инфекция. Заболеть можно на 3–4 день развития патологии.
Бесконтрольный прием антибиотиков может спровоцировать развитие дисбактериоза. Противомикробные средства оказывают губительное влияние на микрофлору кишечника, из-за чего происходит ослабление иммунитета. Это облегчает дальнейшее распространение вирусной инфекции.
Народные средства при лечении кишечного гриппа
Бороться с ротавирусной инфекцией можно в домашних условиях. Средства нетрадиционной медицины применяют в качестве дополнительной терапии.
Зверобой
Зверобой применяется для облегчения симптомов диареи, нормализации кишечной перистальтики. При ротавирусе готовят лекарственный отвар:
- 1 ст. л. сухого сбора заливают 200 мл горячей воды.
- Отваривают на водяной бане в течение 30 минут.
- Раствор процеживают и разбавляют 200 мл кипятка.
Полученный отвар принимают за 30 минут до приема пищи по 100 мл 3 раза в сутки.
Внимание! Средство на основе зверобоя противопоказано детям младше 3 лет в связи с высоким риском развития аллергии.
Корень аира
Позволяет справиться с диспепсическими расстройствами: рвотой, диареей. Корень аира снимает спазмы желудка, нормализует работу кишечника. Для приготовления отвара 30 г растительного сырья в течение 10 минут кипятят в 1 л воды. Пьют 5–6 раз в день по 100–150 мл.
Можжевельник
Эфирное масло можжевельника используется для проведения ароматерапии. Вещество оказывает антисептический и противовирусный эффекты. В аромалампу закапывают 5 капель, для горячих ингаляций достаточно 7 капель народного средства. Пероральное применение масла не рекомендуется.
Грецкие орехи
Настой грецкого ореха помогает укрепить стул. Для его приготовления 1 ст. л. ядер ореха заливают 500 мл горячей воды и кипятят в течение 20 минут. Отвар процеживают и принимают ежедневно в течение 3–4 дней по 200 мл 1 раз в сутки.
Ротавирусная инфекция требует комплексного лечения препаратами. Для борьбы с дегидратацией используют растворы электролитов, проводят симптоматическую и поддерживающую терапию. Последняя заключается в приеме сорбентов для профилактики интоксикации организма и ферментных средств для улучшения пищеварения. Дополнительно допускается применение народных методов лечения для укрепления стула и противорвотного действия.
Автор статьи: Беспалова Ирина Леонидовна


Врач-пульмонолог, Терапевт, Кардиолог, Врач функциональной диагностики. Врач высшей категории. Опыт работы: 9 лет. Закончила Хабаровский государственный мединститут, клиническая ординатура по специальности «терапия». Занимаюсь диагностикой, лечением и профилактикой заболеваний внутренних органов, также провожу профосмотры. Лечу заболевания органов дыхания, желудочно-кишечного тракта, сердечно-сосудистой системы.
Беспалова Ирина Леонидовна опубликовала статей: 499
Лекарства от ротавируса: основные медикаменты, профилактика
По данным статистических агентств, россияне тратят более 8% бюджета на приобретение лекарственных средств, сметая в сезон вирусных эпидемий дорогие снадобья с полок аптек. Уберечься от излишних трат, покупая лекарство от ротавируса, поможет здравый смысл и базовые знания по лечению ротавирусных инфекций.

Основные методы лечения ротавируса
Ротавирусы – внутриклеточные паразиты, поражающие клетки слизистой оболочки тонкого кишечника человека. Отсюда народное название ротавируса «кишечный грипп». Заражению подвержены 100% детей от 6 месяцев до 5 лет. Выгнать ротавирус из клетки можно двумя методами: разрушить клетку (что в нашем случае неприемлемо) или активизировать механизмы клеточной защиты. Приобретение иммунитета к определённому типу вируса происходит после перенесённого заболевания или после вакцинации. Например, в США прививают младенцев 2, 4, 6 месяцев от ротавируса.
Лекарства при ротавирусной инфекции действуют в нескольких направлениях:
- облегчают симптомы ротавируса – высокую температуру, рвоту, понос, головную боль, кашель, насморк;
- восстанавливают потерю влаги и электролитов;
- нормализуют микрофлору кишечника;
- стабилизируют иммунный ответ;
- устраняют последствия заболевания.
При так называемом кишечном гриппе первый эпизод инфицирования – самый тяжёлый по клиническим проявлениям, но после него появляется иммунитет к ротавирусам. Иммунитет предотвращает повторное заражение, или болезнь протекает в лёгкой форме. У взрослого ротавирус возможен в пожилом возрасте, при ослабленном иммунитете.
Симптоматическое лечение
Период от момента заражения до первой клиники составляет 2-3 дня. Признаки ротавирусной инфекции начинаются со рвоты, высокой температуры, потом приходит водянистый понос. Лекарства от ротавирусной инфекции у детей и взрослых снижают температуру, предотвращают интоксикацию, устраняют обезвоживание организма, восстанавливают баланс электролитов.

Жаропонижающие средства
Первые дни болезни проявляются повышением температуры. Высокая температура тела – ответная защитная реакция на внедрение вируса, одно из проявлений иммунного ответа. Антипиретики используют при температуре выше 38°С.
От температуры и боли при ротавирусной инфекции у детей используют Ибупрофен. Препарат под торговыми названиями Нурофен, Ибуфен, Ибалгин выпускается в удобных для детей формах – таблетки, капсулы, суспензия, сироп, раствор для приёма внутрь.
Детям суспензию Ибупрофена назначают трижды в день после еды:
- с 3 месяцев до года – 10 мг на кг;
- с года до трёх лет – 50 мг на кг;
- с четырёх до шести лет– 100 мг на кг;
- с семи до девяти лет – 150 мг на кг;
- с десяти до двенадцати – 200 мг на кг.
Применяется для лечения боли и жара при ротавирусе, используется не долее 2 дней подряд. Лекарство помогает снять температуру, на источник болезни не влияет.
Взрослым для облегчения жара и боли при ротавирусе можно употреблять обычный Парацетамол. Таблетку принимают через час после еды, запив водой, но не более 4 таблеток в сутки. Средство только снимает жар, с вирусом не борется, более 3-5 дней подряд не используется. Для детей Парацетамол выпускают в составе Панадола, Эффералгана, Калпола. Существуют ректальные свечи с Парацетамолом, их применяют при сильной рвоте.
Средства от рвоты
Противорвотные препараты показаны при неукротимой рвоте. Хороший противорвотный эффект оказывает настой листьев перечной мяты. Нужно пить прохладный некрепкий мятный отвар в перерывах между приступами. Детям с 3-х месяцев для лечения рвотных позывов предназначены травяные чаи с листочками мяты из серии «Бабушкино лукошко».
Средства от поноса
Понос является серьёзной проблемой при ротавирусной инфекции у взрослых и малышей. Диарея ведёт к развитию обезвоживания, особенно в комплексе с температурой и рвотой. Остановить понос при ротавирусной болезни у ребенка можно Смектой. Пакетик порошка разводят в 50 мл кипячёной тёплой воды и выпаивают между кормлениями.

Взрослым рекомендуют принимать вяжущие, закрепляющие отвары коры дуба, корок граната, травы зверобоя или шалфея, плодов черёмухи. После каждого жидкого стула выпивают по 100 мл тёплого некрепкого отвара трав. Рецепт отвара: чайную ложку сухого сырья залить 300 мл кипятка, настоять 30 минут под полотенцем, процедить.
Борьба с обезвоживанием
Самое опасное осложнение ротавируса – обезвоживание. Восстановление водного баланса организма после ротавируса подразумевает введение жидкости любым способом – перорально, инфузионно. В домашних условиях приемлемо давать больному воду, компот из сухофруктов, слабый чай. Лечение электролитного дисбаланса при кишечном гриппе осуществляется солевыми регидарантами из аптеки – Регидрон, Хумана, Оралит. Пакетик порошка растворяют в 1 л кипячёной тёплой воды и выпаивают за 2-3 часа. Если готовых порошков нет, разводят в литре кипячёной воды столовую ложку сахара, чайную ложку соли, на кончике ножа соды.
Угрожающая здоровью потеря жидкости сопровождается скудным количеством отделяемой мочи, потрескавшимися слизистыми, вялостью. Такого больного срочно госпитализируют. В стационаре назначают инфузионную терапию, вводя внутривенно раствор Рингера.
Антибиотики при ротавирусе
Ротавирус, как возбудитель заболевания с кишечной клиникой, был открыт в 70-х годах 20 века австралийскими учёными. До этого времени при данной патологии использовали антибактериальные препараты, так как были уверены в микробной природе болезни. Поэтому до сих пор специалисты «старой закалки» и их ученики назначают антимикробные средства от ротавируса. Антибиотик при ротавирусной инфекции в настоящее время не применяется. Для лечения вирусных заболеваний антибиотики и другие антибактериальные медикаменты (нитрофураны, сульфаниламиды) абсолютно бесполезны. Антибиотики при ротавирусной инфекции у детей используют в случае присоединения бактериального осложнения.
Показания к назначению антибиотиков:
- кровь в жидком стуле;
- понос более 2-х недель;
- обнаружение лямблий в кале.
Специфического лечения от кишечного гриппа не разработано. Какой-либо пилюли, воздействующей непосредственно на ротавирус, не существует. Все лекарственные средства устраняют обезвоживание, понос, рвоту, облегчают состояние.
Противовирусные средства
Противовирусные препараты от ротавирусной инфекции представлены в наших аптеках щедро, на любой вкус и кошелёк.
После диагноза «ротавирусная инфекция» противовирусные препараты рекомендуются обширным списком:
- Анаферон;
- Арбидол;
- Афлубин;
- Ингавирин;
- Виферон;
- Эргоферон;
- Циклоферон;
- Кагоцел;
- Кипферон.

Принцип действия противовирусных препаратов основан на активизации защитных белковых систем для подавления экспансии вирусов. В инструкции к свечам Кипферон, например, сказано, что они имеют противовирусные свойства, борются с хламидиями, сальмонеллёзом. Однако иммуномодулирующий эффект этой группы лекарств не доказан. Противовирусные препараты при ротавирусной инфекции у взрослых действуют по принципу плацебо или самовнушения. Вреда от них не будет, но и на особую активность против ротавируса рассчитывать не стоит. Высокий лекарственный эффект индукторов интерферона – не более, чем маркетинговый ход.
По назначению врача используется комплексный иммуноглобулиновый препарат или КИП. Применяют его при острых кишечных ротавирусных инфекциях, дисбактериозе, ослаблении иммунитета у недоношенных младенцев, пожилых людей, приобретённом иммунодефиците. КИП представляет собой флакон с порошком из сухого иммуноглобулина. Порошок разводят водой и принимают внутрь за полчаса до еды. Используют КИП 1-2 раза за сутки в течение недели.
Восстановление пищеварительной функции
Пережив острый период внедрения ротавируса, приступают к восстановлению микрофлоры кишечника.
Диета при ротавирусном заболевании
При ротавирусе соблюдают диету в течение минимум 2-х недель. Особенность ротавируса заключается в угнетении фермента, расщепляющего молочный сахар. Поэтому исключают из рациона всё молочное, иначе понос будет длительным. Малышам-грудничкам педиатр может назначить специальные смеси без лактозы. Кормят больного часто и маленькими порциями. Меню состоит из каш на воде, вегетарианских супов, печёных яблок, овощных протёртых пюре, подсушенного хлеба. Мясо едят паровое, отварное, нежирное, предпочитая курицу или кролика. Пьют как можно больше воды, чая, компота, отвара шиповника.

Как помочь пищеварению
Помогут пищеварению ферментные средства: Фестал, Мезим, Пензитал, Дигестал. Препараты с панкреатином принимают после купирования острых симптомов в течение 5-10 дней по одной таблетке после еды.
Нормализуют кишечную микрофлору капсулы с сухими живыми штаммами полезных бифидо- и лактобактерий. Желатиновая капсула предохраняет микроорганизмы от агрессивной среды желудка при проглатывании. Во влажной благоприятной среде кишечника бактерии оживают и колонизируют толстую кишку, восстанавливая микробное сообщество.
Препараты-пробиотики:
- Бифидумбактерин;
- Бифиформ;
- Пробифор;
- Линекс;
- Энтерол;
- Эубикор;
- Аципол;
- Бактисубтил.

Аналоги пробиотиков различаются по видовому составу микробов. Подбирают оптимальный препарат после исследования кала на дисбактериоз. Анализ покажет, каких полезных бактерий не хватает организму.
Как уберечься от ротавируса
Профилактика ротавируса заключается в соблюдении предупреждающих мер:
- личная гигиена;
- мытье фруктов, овощей перед употреблением;
- кипячение воды;
- прекращение контактов с больным кишечным расстройством;
- вакцинация от ротавируса у младенцев;
- рациональное питание, соблюдение режима труда и отдыха, посильная физическая нагрузка, пребывание на свежем воздухе;
- регулярная влажная уборка помещения, проветривание, увлажнение воздуха.
По статистике, пик ротавирусной эпидемии приходится в России на осенне-зимний период. До 70% диарей поздней осенью и зимой возникает по вине ротавируса. В это время не рекомендуется посещать без надобности места массового скопления людей – кинотеатры, торговые центры. После посещения общественных мест тщательно мыть руки.

Ротавирусная инфекция поражает почти всех малышей в мире от полугода до 5 лет. Лечение кишечного вируса заключается в устранении обезвоживания, снятия боли и жара, восстановления пищеварительной функции. Антибиотики применяют при осложнении ротавируса бактериальным заражением. Противовирусные средства назначает врач по результатам анализов. Профилактикой ротавируса является закаливание, личная гигиена, отсутствие контакта с инфицированными.
Информация на нашем сайте предоставлена квалифицированными врачами и носит исключительно ознакомительный характер. Не занимайтесь самолечением! Обязательно обратитесь к специалисту!

Автор: Румянцев В. Г. Стаж 34 года.
Гастроэнтеролог, профессор, доктор медицинских наук. Назначает диагностику и проводит лечение. Эксперт группы по изучению воспалительных заболеваний. Автор более 300 научных работ.
Противовирусные препараты при ротавирусной инфекции у детей и взрослых: список и описание
Противовирусные препараты от ротавирусной инфекции – компонент для успешного лечения. Противовирусного лечения недостаточно, необходимо подобрать результативное и безопасное лекарство от ротавирусной инфекции для детей.
Противовирусные препараты, действующие на кишечную инфекцию, показаны взрослым людям со сниженным иммунитетом, сопротивляемостью инфекционным и вирусным заболеваниям.
Специфические противовирусные при ротавирусной инфекции не разработаны. Лечение ротавирусной инфекции требует комплекса мероприятий.
Эффективное лечение носит патогенетический и симптоматический характер. В комплексный план лечения входят дезинтоксикационные и противовирусные лекарства, противорвотные, жаропонижающие. Точный план лечения, дозировки назначает лечащий врач. Не стоит рисковать жизнью ребёнка и лечить самостоятельно.


Особенности ротавируса
При ротавирусной инфекции отмечается симптоматика простудного заболевания в сочетании с клиникой кишечного заражения. Заболевание получило название желудочного или кишечного гриппа.
Выявлено около 10 штаммов ротавируса. Большая часть представляет угрозу здоровью человека.
Подвержены заболеванию дети младшего возраста. Заболевание протекает сложнее – иммунная система слабее, чем у взрослого человека.
Тяжёлый синдром – дегидратация. Необходимо принимать препараты для регидратации («Регидрон»), проконсультироваться у специалиста, как принимать «Регидрон» детям при ротавирусной инфекции.
У взрослых людей клинические проявления слабее. Люди не придают заболеванию значения, переносят его, заражают окружающих. У взрослых заболевание протекает без клинических проявлений.
Пути заражения:
- При поедании заражённой пищи, питье заражённой воды.
- При бытовых контактах с больными ротавирусной инфекцией, носителями.
- При пользовании общими предметами обихода.
Вирусная активность носит сезонный характер, встречается в осенне-зимний период. Иммунитет человека снижается, становится подвержен заболеванию. Вероятно повторное заражение желудочным гриппом у детей младшего возраста. Часто происходит при посещении ребёнком детского дошкольного учреждения. При повторном заболевании сопротивляемость организма больше, клинические проявления не интенсивны. Сопротивляемость взрослого организма выше.


В остром периоде заболевания:
- Повышение общей температуры тела.
- В первые дни признаки острой респираторной инфекции – кашель и насморк, головная боль, боль в горле.
- Развивается кишечная симптоматика – поносы, рвота, боль в животе.
Роль противовирусных препаратов в лечении ротавирусных инфекций
При лечении основная задача – устранение признаков обезвоживания и симптоматическая терапия. Противовирусные препараты позволяют повысить неспецифический иммунный ответ организма, ускорить выздоровление.
Роль в инкубационном периоде
В инкубационном периоде вирус проникает в организм, распространяется в нём. Фаза длится 1-5 дней. Неспецифическая противовирусная терапия повышает иммунную защиту организма, не даёт инфекции распространиться.
Острая стадия заболевания и противовирусные препараты
Острая стадия сопровождается яркой симптоматикой, ведёт к развитию осложнений у маленьких детей и ослабленных взрослых.
Нет смысла принимать антибиотики («Ципрофлоксацин», «Левофлоксацин»). Лекарственные средства неэффективны в отношении вирусов, могут быть назначены при присоединении вторичной бактериальной инфекции.
Антибактериальные препараты негативно воздействуют на нормальную микрофлору кишечника, способствуют развитию дисбактериоза, подавляя рост нормальной микрофлоры.

При присоединении вторичной бактериальной инфекции – давать ребёнку лекарства с местным действием на кишечник. «Бисептол» или «Этерофурил». Вещества убивают патогенную флору, не вызывают дисбактериоза.
Непатогенные виды кишечной микрофлоры не страдают. Необходимо сделать бактериологический посев для определения возбудителя в мазке. Не давать детям таблетки или капсулы «Энтерофурила» до достижения семилетнего возраста. Детям младшего возраста назначают детский сироп.
Основные противовирусные препараты
Врач делает назначения, контролирует динамику состояния пациента. Лечение эффективно, не несёт пациенту с кишечной инфекцией вреда. Иногда применяется живая вакцина.
Как давать лекарства пациенту
Принимать можно внутрь, в виде ректальных суппозиториев, капель в нос. Их назначают больным с ослабленным иммунитетом.
Рекомендуют принимать недорогие препараты, содержащие интерферон и другие противовирусные компоненты:
- «Виферон».
- «Арбидол».
- «Цитовир».
- «Кипферон».
- «Анаферон», «Эргоферон».
- «Генферон».


«Виферон» в лечении от ротавирусов
«Виферон» при ротавирусной инфекции применяется, чтобы сделать лечение у детей эффективным. Лекарственное вещество против ротавирусной инфекции синтезировано на основе интерферона и обогащено витаминами С и Е. Для детей младшего возраста – свечи с «Вифероном».
Эффективность препарата в лечении от ротавируса основывается на способности влиять на клеточные мембраны структурных элементов человеческого организма.
Воздействует на поражённые клетки эпителия кишечника, способствует их восстановлению, повышает устойчивость клеточных мембран эпителия кишечника против ротавирусной инфекции.
Препарат обладает иммуномодулирующей активностью, эффективен против кишечной палочки. Его приём позволяет стимулировать выработку неспецифических антител.
Лечение «Арбидолом»
Назначают для лечения против ротавируса. При параллельном назначении «Арбидола» с основным патогенетическим лечением симптоматика менее интенсивна. Лечение от ротавирусной инфекции быстрее.
Лечение «Цитовиром»
Лечение от кишечной инфекции аналогично применению «Виферона». Выздоровление происходит быстрее, симптоматика менее интенсивна. Ротавирус оказывает менее интенсивное влияние на стенки кишечника.
Эти противовирусные препараты – одни из наиболее часто встречающихся. Педиатры рекомендуют «Амиксин» или «Гроприносин» – лучшее средство для профилактики заболевания и уменьшения интенсивности клиники при желудочном гриппе. Это отличная лекарственная профилактика
Отзывы пациентов и специалистов
По мнению специалистов и родителей детей, получавших лечение противовирусными препаратами, средства позволяют ускорить выздоровление и стимулируют иммунную защиту организма. Родители отметили лёгкое течение и быстрое выздоровление на фоне лечения «Вифероном».
В отличие от последнего, «Анаферон» обладает меньшей эффективностью и заслужил меньше положительных отзывов от пациентов, но отмечают хороший эффект при его использовании для профилактики.
Лечение вирусных инфекций с помощью других групп препаратов
Чтобы облегчить состояние при кишечных вирусных заболеваниях, принимают кишечные сорбенты и препараты для дегидратации. «Смекта» у детей выводит из кишечника вирусы и их токсины и способствует выздоровлению. У взрослых – такие препараты, как «Энтеросгель» и активированный уголь.
При присоединении вторичной инфекции рекомендует принимать «Левомицетин», сделать бактериологический посев и определить, к каким препаратам чувствительна патогенная микрофлора ЖКТ. Детям при склонности к кишечной патологии вводят свечи с хлоргексидином под названием «Гексикон».
Рекомендуется принимать «Регидрон» взрослым и детям. С симптоматической целью от рвоты назначаются противорвотные средства. От тошноты можно – «Мотилиум» или «Церукал». При интенсивной рвоте у ребёнка их вводят парентерально. Лечение народными средствами при ротавирусе не поможет. При температуре дать ребёнку жаропонижающее. При появлении диареи – недорогие препараты – «Лоперамид» или «Имодиум».
Прежде чем решать, какие лекарства пить, проконсультируйтесь со специалистами. Они помогут определить, нужны ли те или иные препараты для лечения от ротавирусной инфекции и сколько дней их принимать, чтобы добиться выздоровления.
Профилактика ротавируса
Обезопасить себя от всех болезней невозможно, но стараться действовать в этом направлении нужно, именно поэтому темой данной статьи будет профилактика ротавируса, одного из наиболее неприятных и коварных видов вирусной инфекции.

Ротавирус может поразить как организм взрослого человека, так и ребенка, создавая нетипичную вирусным инфекциям клиническую картину. Этот тип вируса вводит в заблуждение даже врачей и наносит серьезный вред здоровью. Зная методы профилактики, вы сможете обезопасить себя и своих детей.
Что такое ротавирус

 Прежде чем говорить о том, как защитить свой организм от вируса, необходимо понять, что он собой представляет, и узнать максимум информации о том, как он воздействует на организм, какими путями передается и т.д.
Прежде чем говорить о том, как защитить свой организм от вируса, необходимо понять, что он собой представляет, и узнать максимум информации о том, как он воздействует на организм, какими путями передается и т.д.
Ротавирус – под этим словом в медицине подразумевается целая группа вирусов, поражающих эпителий тонкого кишечника, каждый из которых крайне заразен. Ротавирусную инфекцию также часто называют «кишечным гриппом», название это было получено благодаря смешанной симптоматике.
Клиническая картина при поражении организма ротавирусом неспецифическая для большинства вирусных инфекций. Несмотря на то, что возбудитель, главным образом, поражает слизистую оболочку упомянутого отдела кишечника, часть клинических признаков может походить на другие типы вирусной инфекции, например, ОРВИ.
Среди симптомов наиболее распространены следующие:
- Тошнота и рвота.
- Диарея с водянистым калом.
- Боль в области живота.
- Общая интоксикация организма.
- Высокая температура.
- Иногда боли в горле и насморк.
Стоит также отметить, что более всего ротавирус угрожает ребенку, причин этому несколько:
- Детская иммунная система слабее, чем у взрослых людей.
- Фекально-оральная специфика передачи вируса (еще одно народное название вируса – «инфекция грязных рук).
Важно также знать, что ротавирус распространен по всему земному шару и способен длительное время выживать во внешней среде. Более того, согласно статистике, проявления ротавируса у детей до двух лет отмечается в 100% случаев, но родители и педиатр принимают болезнь за обычный приступ диареи на фоне какого-либо другого заболевания.
Особенности передачи ротавируса

 Чтобы понять, как не заразиться ротавирусом, необходимо иметь четкое представление о путях его передачи. Большинство вирусов свободно передается воздушно-капельным путем, но заражение ротавирусной инфекцией происходит иначе.
Чтобы понять, как не заразиться ротавирусом, необходимо иметь четкое представление о путях его передачи. Большинство вирусов свободно передается воздушно-капельным путем, но заражение ротавирусной инфекцией происходит иначе.
Прикосновение к любому предмету, к которому прикасался заболевший человек, грозит инфицированием организма с дальнейшими последствиями. Однако тут есть важное «НО» – ротавирусная инфекция попадает в организм здорового человека только через ротовую полость. Дети заражаются чаще потому, что тянут немытые руки в рот или берут ими еду.
Важно! В большинстве случаев ротавирус передается фекально-оральным путем. То есть, патогенные микроорганизмы от носителя вируса или больного человека попадают в окружающую среду через какие-либо предметы:
- Дверная ручка.
- Посуда.
- Игрушки.
- Полотенце.
- Пульт от телевизора.
- Поручень в автобусе и т.д.
Существуют и другие пути передачи ротавируса:
- Через речную, морскую и даже водопроводную воду (вспышки ротавирусной инфекции часто происходят у детей на море). Дома же достаточно помыть яблоко водой из-под крана.
- В редких случаях люди подхватывают ротавирусную инфекцию воздушно-капельным путем. Чаще это происходит дома, если болеет больше одного человека, а в клинической картине больных присутствует кашель и чихание.
Вопреки расхожему мнению, заражённый и переболевший человек может заразиться повторно в течение жизни. Во-первых, иммунитет к перенесенной ротавирусной инфекции постепенно ослабевает, во-вторых, существует несколько штаммов этого вируса.
Методы профилактики

 Ротавирусная инфекция протекает тяжело даже у взрослых людей, ребенок же при инфицировании находится в серьезной опасности. По этой причине крайне важно знать, как уберечь ребенка от заражения.
Ротавирусная инфекция протекает тяжело даже у взрослых людей, ребенок же при инфицировании находится в серьезной опасности. По этой причине крайне важно знать, как уберечь ребенка от заражения.
Особенно профилактические меры необходимы, если ваше чадо посещает детский сад или школу, ведь в людных местах, где общие игрушки и сфера питания, вероятность заражения значительно выше.
Профилактика ротавирусной инфекции подразумевает несколько различных подходов, для начала рассмотрим основные методы:
- Вакцинация – в нашей стране она не распространена, но за рубежом от ротавируса прививают всех детей, что позволяет обезопасить ребенка хотя бы в первые годы жизни.
- Соблюдая простейшие правил гигиены, также можно предупредить болезнь. Детям перед каждым приемом пищи нужно вымывать руки с мылом. Подмываться и купаться следует не менее одного раза в день.
- Обрабатывайте купленные овощи и фрукты, но мытья под проточной водой недостаточно. Если хотите защититься, обдавайте продукты кипятком, это позволит убить патогенные микроорганизмы.
- Чтобы защитить ребенка от ротавируса, не позволяйте ему пить сырую воду, пусть даже она прошла фильтрацию. Употребляемая вода должна быть кипяченой.
- Когда речь идет о детях от 1 года до 3 лет, которые часто ползают по полу, тянут в рот игрушки, избежать заражения сложнее. Во-первых, необходимо регулярно проводить влажную уборку помещения с использованием средства для дезинфекции. Во-вторых, все игрушки, прежде чем давать их малышу, следует вымыть в мыльном растворе, тщательно прополоскать и высушить.
Помните, соблюдая эти просты правила, вы защищаете детей и не даете себе подцепить болезнь.
Профилактика после контакта с больным

 После контакта с больным меры предотвращения заболевания значительно более сложные, но все же шанс есть. Для профилактики следует проделать следующие действия:
После контакта с больным меры предотвращения заболевания значительно более сложные, но все же шанс есть. Для профилактики следует проделать следующие действия:
- Тщательно вымыть руки с мылом.
- Выстирать одежду, в которой вы или ваш ребёнок находились.
- Можно также принять специальное противомикробное средство, например, «Энтерофурил».
Если же больной ротавирусом – кто-то из членов семьи, защититься значительно сложнее. Однако и на этот случай важно придерживаться определенных рекомендаций. Помимо мытья руки и уже перечисленных методов защиты, есть свод правил:
- По возможности, нужно минимизировать любые контакты с зараженными людьми. Инфицированному члену семьи отводится отдельная комната на срок до 7-10 дней.
- Дабы предотвратить заражение близких, все комнаты должны регулярно проветриваться.
- После походов больного в туалет, унитаз следует каждый раз обрабатывать антисептиком.
- Больному выделяются личные предметы гигиены и столовые приборы (полотенца, платки, чашка, тарелка и т.д.).
- Регулярная смена постельного белья больного также части предотвращает распространение вируса.
Медикаментозная профилактика

 В первую речь идет об упомянутой вакцине. Вакцинация проводится на любом этапе жизни человека, но в случае с детьми является наиболее необходимой.
В первую речь идет об упомянутой вакцине. Вакцинация проводится на любом этапе жизни человека, но в случае с детьми является наиболее необходимой.
На сегодняшний день существует два вида вакцины, различающиеся по возрастным ограничениям:
- «Ротатек» – американское средство, предназначенное для детей в период от 6 до 32 недели жизни.
- «Ротарикс» – бельгийский препарат, использующийся после 6 месяцев.
Оба вида вакцины выпускаются в форме пероральных капель, промежутки между применением вакцины в каждом случае составляют 4 недели. Вакцинация проводится в три этапа.
В остальном, лекарства, которое полностью исключало бы вероятность заражения или боролось с вирусной инфекцией, не существует. Однако есть еще одно средство, применяемое как в целях профилактики, так и для лечения, – «Энтерофурил».
Эти таблетки обладают противомикробным действием широкого спектра и позволяют организму подавить вирус. Преимущество заключается в том, что они мягко воздействуют на микрофлору кишечника, препятствуют развитию инфекции и позволяют быстрее справиться с диареей. Это один из лучших ответов на вопросы – «Как не заболеть?» или «Как выздороветь?».
Профилактика ротавирусной инфекции — Профилактика заболеваний
Ротавирусная инфекция — антропонозное, высококонтагиозное, острое инфекционное заболевание, характеризующееся преимущественным поражением ЖКТ, общей интоксикацией, дегидратацией, нередко наличием респираторного (катарального) синдрома в начальном периоде болезни.
Ротавирусы (РВ) относительно стабильны в окружающей среде. По устойчивости к хлорсодержащим дезинфектантам, препаратам на основе перекиси водорода и другим средствам, выживаемости во внешней среде:
-
не погибают при обычном хлорировании воды в головных водопроводных сооружениях;
-
выживают в водопроводной воде до 60 дней;
-
на различных объектах внешней среды — от 10 до 30 дней (в зависимости от температуры, влажности воздуха и наличия загрязнений органической природы), их не разрушает многократное замораживание;
-
УФ-излучение в дозе 9 вт/м2 инактивирует РВ через 15 минут;
-
в фекалиях РВ сохраняются от нескольких недель до 7 месяцев;
-
на фруктах — от 5 до 30 дней;
-
на тканях из хлопка и шерсти — от 12 до 45 дней;
-
на различных поверхностях — до 10 дней, а с органическими загрязнениями — до 16 дней.
Основным резервуаром и источником РВ является человек.
Особенно опасны лица, переносящие стертые формы заболевания. Максимальная концентрация возбудителя в фекалиях наблюдается в первые 3 — 5 дней болезни.
Механизмы передачи возбудителя — контактно-бытовой, водный, пищевой. В настоящее время ведущая роль принадлежит контактно-бытовому пути передачи возбудителя.
Характерен сезонный подъем заболеваемости в холодный период года, с максимальными показателями в зимне-весенние месяцы (с ноября по май).
РВ поражают население разных возрастных групп, однако преимущественно болеют дети в возрасте до 3 лет и пожилые люди старше 60 лет. Наиболее тяжело протекает у детей первичное инфицирование. Повторные заболевания РВИ сопровождаются менее выраженными клиническими проявлениями или переносятся бессимптомно.
При появлении в доме больного ротавирусной инфекцией необходимо обратиться за медицинской помощью и обеспечить выполнение следующих мероприятий в очаге болезни:
1.Влажная уборка помещений горячим мыльно-содовым раствором, тщательное проветривание помещений, для больного выделяется отдельная посуда.
2. Для детей 1-го года жизни главные меры профилактики — грудное вскармливание и тщательное соблюдение членами семьи правил личной гигиены, так как эта инфекция причисляется к «болезням грязных рук».
3. Соблюдение правил личной гигиены после посещения туалета (мытье рук с мылом, и т.д.).
4. Стерилизация посуды для детей до полутора лет.
5. Ежедневное мытье игрушек горячим мыльно-содовым раствором.
6. Обработка сосок.
7. Водопроводную воду для питья, особенно детям, кипятить.
8. Грудных детей купать в прокипяченной воде, разбавлять горячую воду до необходимой температуры также охлажденной прокипяченной водой.
9. Употреблять в пищу качественные продукты, особенно молочные (следить за сроком годности и условиями хранения).
10. Тщательное мытье овощей и фруктов с мылом, в том числе бананов, апельсинов, мандаринов и др.
11. Обработка дезинфицирующим средством унитаза и горшка после каждого использования.
12. Личный пример родителей — лучший способ обучения ребенка и развития навыков личной гигиены.
Среди мер специфической профилактики наиболее эффективным способом предупреждения ротавирусной инфекции является вакцинация.
В Российской Федерации зарегистрирована единственная вакцина против ротавирусной инфекции — РотаТек. По вопросам иммунизации необходимо проконсультироваться в поликлинике по месту жительства (прикрепления).
Для профилактики ротавирусной инфекции среди населения необходимо выполнение санитарно-эпидемиологических требований в отношении:
-
обеспечения населения качественной водой;
-
контроля за содержанием открытых водоемов, использующихся для рекреации и хозяйственно-питьевого водопользования;
-
обеспечения населения качественным продовольствием;
-
содержания объектов общественного питания и пищевой промышленности;
-
содержания территории, ее благоустройство, функционирование очистных сооружений;
-
обеспечения социально-бытовых условий проживания населения;
-
содержания, эксплуатации, соблюдения противоэпидемического режима лечебно-профилактических, детских дошкольных, образовательных и других учреждений;
-
создания условий воспитания и обучения;
-
проведения плановых лабораторных исследований воды из различных источников по обнаружению микробного загрязнения (или его косвенных признаков), в том числе РВ в окружающей среде с целью определения предпосылок и предвестников эпидемического неблагополучия;
-
проведения гигиенического обучения работников отдельных профессий, производств и организаций, связанных непосредственно с процессом производства, приготовления, хранения, транспортирования и реализации пищевых продуктов, водоподготовки, обучением и воспитанием детей и подростков;
-
осуществления обследования сотрудников при приеме на работу в детские образовательные и лечебно-профилактические учреждения, объекты питания, в период формирования летних оздоровительных детских коллективов и приема в детские организованные коллективы;
-
утренних приемов детей в детское дошкольное учреждение, в том числе после длительного отсутствия, проведение опроса родителей о состоянии здоровья ребенка и проведения лабораторного обследования ребенка по клиническим и эпидемиологическим показаниям.
Своевременное выявление больных и лиц с бессимптомной РВИ, качественная клиническая, лабораторная и эпидемиологическая диагностика, изоляция, лечение и диспансерное наблюдение за переболевшими, а также организация и выполнение противоэпидемических мероприятий являются мерами профилактики возникновения новых случаев заболевания и распространения инфекции.
МУ 3.1.1.2957-11. 3.1.1. Профилактика инфекционных болезней. Кишечные инфекции. Эпидемиологический надзор, лабораторная диагностика и профилактика ротавирусной инфекции. Методические указания»
Что такое ротавирусная инфекция и как от неё избавиться
Что такое ротавирус
Так медики называют крайне заразный вирус , который вызывает воспаление желудка, кишечника и диарею.
Под микроскопом ротавирусы похожи на колесо‑шестерёнку. За это сходство они и получили своё название: rota с латыни — «колесо».
Чаще всего они атакуют детей младше 5 лет . Причём делают это очень активно: ротавирусы — самая распространённая причина диареи у детей во всём мире, а количество смертей от ротавирусной инфекции превышает 200 тысяч в год.
Взрослые тоже могут заразиться. Но у них болезнь протекает гораздо легче, чем у младенцев, с менее выраженными симптомами.
Сейчас читают 🔥
Каковы симптомы ротавирусной инфекции
Как правило, вирус даёт о себе знать в течение двух дней после заражения.
Первые симптомы — рвота и резкое повышение температуры, иногда до 40 ℃ и выше. Из‑за такой лихорадки ротавирусную инфекцию иногда называют кишечным гриппом. Но это не совсем корректно: ротавирус не имеет ни малейшего отношения к вирусам гриппа.
Далее присоединяются другие признаки:
- Водянистая диарея. Она может появляться в течение 3–8 дней, пока организм не справится с инфекцией.
- Крутящая боль в животе.
- Слабость.
- Иногда насморк и боль в горле.
Когда надо срочно обратиться к врачу
Позвоните педиатру или в зависимости от состояния ребёнка вызывайте скорую, если:
- Сильная диарея продолжается более суток.
- Есть частая рвота.
- Стул имеет чёрный цвет или в нём присутствуют прожилки крови, гной.
- Температура превышает 40 ℃. Или если повышенная (даже минимально) температура наблюдается у детей младше полугода.
- Вы наблюдаете признаки обезвоживания: плач без слёз, редкое мочеиспускание или его отсутствие, сухость во рту, бледную кожу, запавшие глаза, вялость, крайнюю сонливость.
Взрослые хоть и менее восприимчивы к «кишечному гриппу», тоже могут серьёзно пострадать, прежде всего от обезвоживания. Им рекомендуется как можно быстрее связаться с терапевтом при следующих симптомах:
- мочеиспускания нет сутки и дольше;
- диарея продолжается более 48 часов;
- в стуле или рвоте присутствует кровь;
- температура повышается до 39,4 ℃ и более;
- есть отчётливые признаки обезвоживания: сильная жажда, сухость во рту, слабость, головокружение.
Как лечить ротавирусную инфекцию
Таблетки от этой инфекции нет . Антибиотики и известные противовирусные средства бессильны. Поэтому всё, что предложит вам врач, — это симптоматическое и поддерживающее лечение. То есть такое, которое уменьшит проявления болезни и поддержит организм в его самостоятельной борьбе с заразой.
Самое важное — не допустить обезвоживания. Это основная рекомендация, которая касается и взрослых, и детей.
Из‑за рвоты, слабости и боли в горле дети часто отказываются пить. Поэтому задача родителей — убеждать и настаивать. Как вариант, предложите ребёнку пососать кубики льда или ледяную стружку. Подойдут также напитки с имбирём и чистая газированная вода.
А вот от яблочного сока, молока, сладкой газировки, напитков‑энергетиков стоит отказаться. Они могут усугубить диарею и в итоге принести больше вреда, чем пользы.
Во время ротавирусной инфекции принимать противодиарейные препараты не рекомендуется.
Если у ребёнка сильный понос затянулся на несколько дней, попросите педиатра выписать вам средство для пероральной регидратации. Часто это порошок, который растворяют в воде. В нём содержатся вещества, которые помогают восстановить водно‑солевой баланс и компенсируют потерянные организмом микроэлементы.
Ещё раз повторим: если ничего не помогает, ребёнок отказывается пить и вы наблюдаете у него симптомы обезвоживания (они перечислены выше), вызывайте скорую. Такие состояния могут потребовать внутривенного введения жидкости в стационаре.
Как защититься от ротавирусной инфекции
Ротавирус присутствует в кале заражённого человека, причём появляется в нём за несколько дней до первых симптомов и остаётся до 10 дней после их исчезновения. Если плохо вымыть руки после похода в туалет, а затем коснуться ими дверной ручки, телефона, поручня в общественном транспорте, игрушек, посуды, продуктов питания, вирус будет жить на этих предметах от пары часов до нескольких дней.
Для дальнейшего распространения нужно, чтобы другой человек прикоснулся к этим же вещам, а затем поднёс немытые пальцы ко рту (или, положим, съел немытое яблоко, оккупированное ротавирусом). Собственно, поэтому «кишечный грипп» называют болезнью немытых рук, чаще всего вирус передаётся при несоблюдении гигиенических норм.
Есть всего два способа снизить риск заражения ротавирусом.
1. Чаще мойте руки
Тщательно, по всем правилам — обязательно с мылом и не менее 15 секунд. Если мыла и воды рядом нет, используйте дезинфицирующие средства для рук на спиртовой основе.
И, конечно же, не тащите в рот немытые продукты.
2. Сделайте прививку против ротавируса (рекомендация для младенцев)
В РФ используется пероральная вакцина. Она не требует укола, а принимается в виде капель. Чтобы выработался иммунитет, нужны три дозы. Причём все их рекомендуется получить в возрасте между 6 и 32 неделями: например, первую дозу — в 2 месяца, вторую и третью — в 3 и 4,5 (или 4,5 и 6) месяцев соответственно. Эффективность вакцинации в более младшем и старшем возрасте не доказана.
Прививка не входит в число обязательных и не гарантирует 100% защиты от ротавируса. Однако благодаря ей, если ребёнок всё же заболеет, он перенесёт «кишечный грипп» значительно легче.








 Воспалительный процесс, проходящий в бронхах, называется бронхит. Основным признаком при острой форме бронхита является сильный кашель. В первые дни болезни кашель сухой, но буквально через несколько дней начнёт отходить слизь. Именно из-за слизи, которая скапливается в бронхах, и начинается болезнь, так как естественный процесс дыхания нарушен.
Воспалительный процесс, проходящий в бронхах, называется бронхит. Основным признаком при острой форме бронхита является сильный кашель. В первые дни болезни кашель сухой, но буквально через несколько дней начнёт отходить слизь. Именно из-за слизи, которая скапливается в бронхах, и начинается болезнь, так как естественный процесс дыхания нарушен.






 Поэтому важно обнаружить и убрать патологию на ранних стадиях.
Поэтому важно обнаружить и убрать патологию на ранних стадиях.

 Проявляются боли в горле, зловонные выделения из носа и рта, слабость, анемия. Человек может резко похудеть, потерять аппетит, чувствовать постоянную усталость.
Проявляются боли в горле, зловонные выделения из носа и рта, слабость, анемия. Человек может резко похудеть, потерять аппетит, чувствовать постоянную усталость. Многие виды таких образований легко удаляются методом криодеструкции – замораживаются с помощью жидкого азота и затем отторгаются. Пациента при этом даже не приходится госпитализировать.
Многие виды таких образований легко удаляются методом криодеструкции – замораживаются с помощью жидкого азота и затем отторгаются. Пациента при этом даже не приходится госпитализировать. В нашем центре предлагается такая процедура, которую проводят на современном оборудовании. На ткани опухоли воздействуют жидким азотом сверхнизких температур. В итоге они разрушаются и отторгаются, а здоровые ткани сохраняются и в дальнейшем начинают активно регенерировать.
В нашем центре предлагается такая процедура, которую проводят на современном оборудовании. На ткани опухоли воздействуют жидким азотом сверхнизких температур. В итоге они разрушаются и отторгаются, а здоровые ткани сохраняются и в дальнейшем начинают активно регенерировать. Когда опухоль доброкачественная и маленькая, ее можно убрать без каких-либо последствий для организма. Если же это рак голосовых связок, то счет идет на минуты. Нужно начинать лечение как можно скорее, тогда есть шанс сохранить орган хотя бы частично. К тому же, выживаемость пациентов с этим диагнозом напрямую зависит от того, насколько рано они обратились за помощью!
Когда опухоль доброкачественная и маленькая, ее можно убрать без каких-либо последствий для организма. Если же это рак голосовых связок, то счет идет на минуты. Нужно начинать лечение как можно скорее, тогда есть шанс сохранить орган хотя бы частично. К тому же, выживаемость пациентов с этим диагнозом напрямую зависит от того, насколько рано они обратились за помощью!
 Поэтому необходимы профилактические осмотры, чтобы выявить предраковое заболевание или же саму опухоль как можно раньше.
Поэтому необходимы профилактические осмотры, чтобы выявить предраковое заболевание или же саму опухоль как можно раньше. Пальпирование необходимо, чтобы оценить изменения лимфоузлов и хрящевого каркаса. Этот этап позволяет доктору предположить наличие опухоли и определить последующую диагностику.
Пальпирование необходимо, чтобы оценить изменения лимфоузлов и хрящевого каркаса. Этот этап позволяет доктору предположить наличие опухоли и определить последующую диагностику.
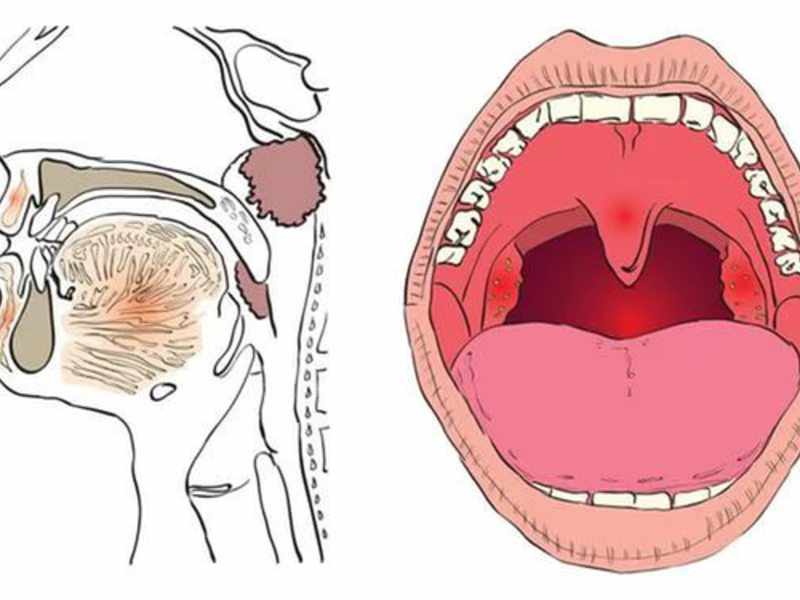

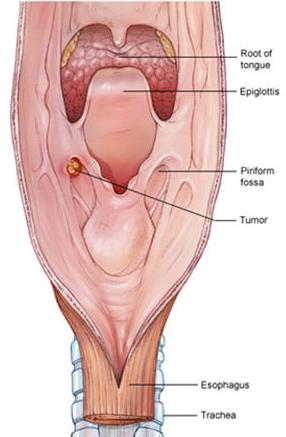 Папилломы глотки — это единичные образования, диаметр которых редко превышает 1 см.
Папилломы глотки — это единичные образования, диаметр которых редко превышает 1 см.

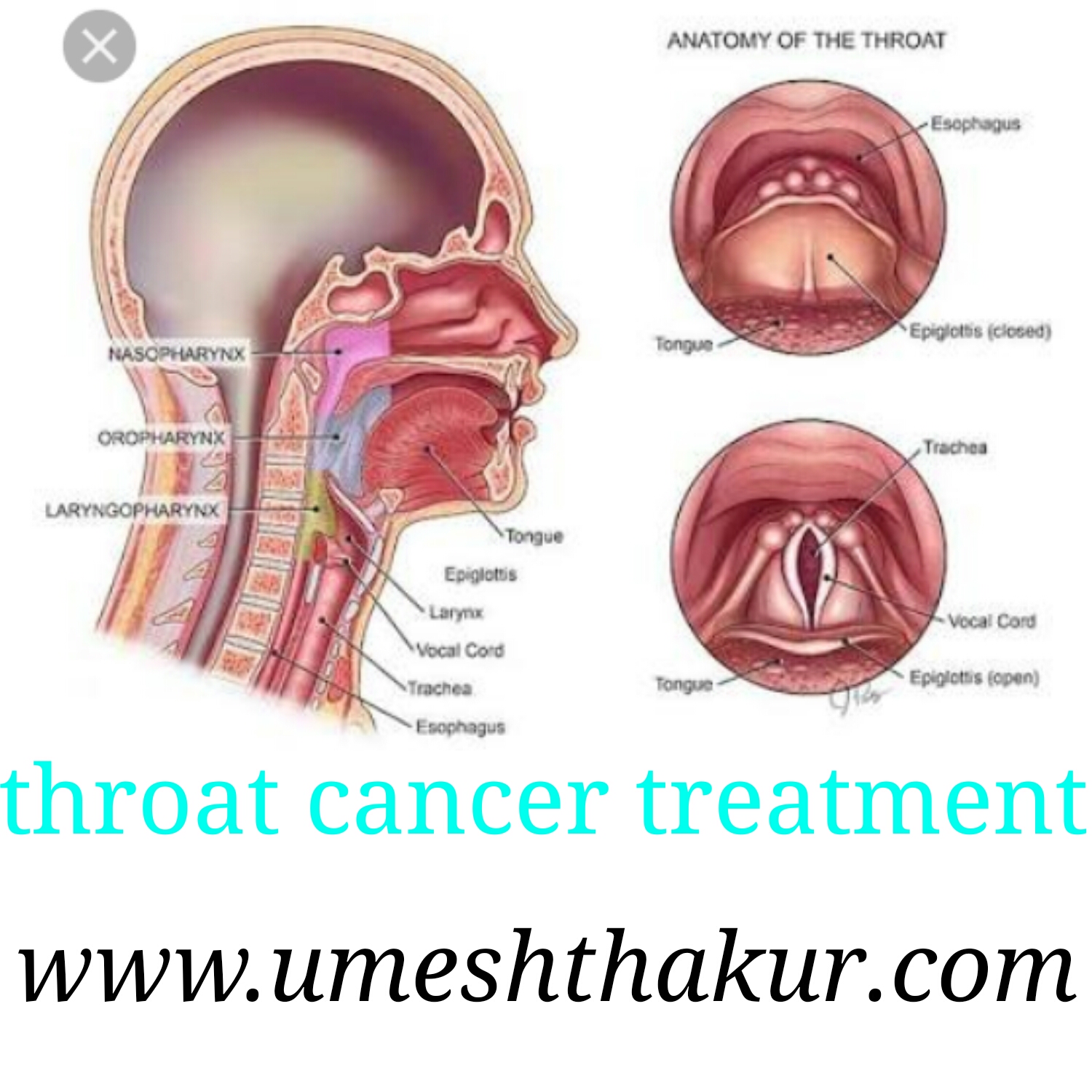
 Она позволяет определить локализацию опухолевого очага, внешний вид новообразования, подвижность отдельных фрагментов глотки.
Она позволяет определить локализацию опухолевого очага, внешний вид новообразования, подвижность отдельных фрагментов глотки.
 Они некоторое время, как правило несколько недель, значительно реже — месяцев, могут оставаться незамеченными. Первые симптомы злокачественных опухолей зависят от их первичной локализации. В дальнейшем по мере роста опухоли количество симптомов быстро увеличивается.
Они некоторое время, как правило несколько недель, значительно реже — месяцев, могут оставаться незамеченными. Первые симптомы злокачественных опухолей зависят от их первичной локализации. В дальнейшем по мере роста опухоли количество симптомов быстро увеличивается.
 При поражении боковой стенки глотки опухоль довольно быстро проникает в глубь тканей по направлению к сосудисто-нервному пучку шеи, в связи с чем возникает опасность профузного кровотечения.
При поражении боковой стенки глотки опухоль довольно быстро проникает в глубь тканей по направлению к сосудисто-нервному пучку шеи, в связи с чем возникает опасность профузного кровотечения.
 Окончательный диагноз опухоли с определением ее вида устанавливают, изучив ее гистологическую структуру.
Окончательный диагноз опухоли с определением ее вида устанавливают, изучив ее гистологическую структуру.


 Эффективность хирургического лечения выше, чем эффективность облучения и комбинированного лечения, на первом этапе которого проводят облучение.
Эффективность хирургического лечения выше, чем эффективность облучения и комбинированного лечения, на первом этапе которого проводят облучение.
 Запас непораженных тканей вокруг опухолевого очага не должен быть меньше 1 см. Этого правила придерживаются также при удалении распространенных опухолей с помощью наружного доступа.
Запас непораженных тканей вокруг опухолевого очага не должен быть меньше 1 см. Этого правила придерживаются также при удалении распространенных опухолей с помощью наружного доступа.


 Сложность диагностирования заболевания заключается в том, что часто родители не придают значения тревожным признакам, путая их с простудными заболеваниями. У подростков изменения в голосовом тембре могут быть восприняты как возрастные мутации. Поэтому важно регулярно проходить осмотр у отоларинголога.
Сложность диагностирования заболевания заключается в том, что часто родители не придают значения тревожным признакам, путая их с простудными заболеваниями. У подростков изменения в голосовом тембре могут быть восприняты как возрастные мутации. Поэтому важно регулярно проходить осмотр у отоларинголога. Диагностика рака гортани осуществляется методом ларингоскопии. Это самый информативный способ, позволяющий осмотреть все отделы органа. Если опухоль имеет четкие очертания, она видна в процесс осмотра ларингоскопом. Дополнительно берутся пробы биопсии, чтобы выявить ее характер.
Диагностика рака гортани осуществляется методом ларингоскопии. Это самый информативный способ, позволяющий осмотреть все отделы органа. Если опухоль имеет четкие очертания, она видна в процесс осмотра ларингоскопом. Дополнительно берутся пробы биопсии, чтобы выявить ее характер. Обратитесь к нашим специалистам за подробной консультацией по поводу лечения и реабилитации!
Обратитесь к нашим специалистам за подробной консультацией по поводу лечения и реабилитации! Кроме того, для части фибром возможно влияние гормональных сбоев или патологий эндокринных органов, включая проблемы со щитовидной и поджелудочной железой.
Кроме того, для части фибром возможно влияние гормональных сбоев или патологий эндокринных органов, включая проблемы со щитовидной и поджелудочной железой. Общие симптомы опухоли включают:
Общие симптомы опухоли включают:
 Если пациент желает удалить дерматофиброму, возможно хирургическое лечение – операция. Важно оценить ее последствия: рубцы и изменения тканей, возникающие после хирургического иссечения, могут выглядеть хуже, чем исходная шишка.
Если пациент желает удалить дерматофиброму, возможно хирургическое лечение – операция. Важно оценить ее последствия: рубцы и изменения тканей, возникающие после хирургического иссечения, могут выглядеть хуже, чем исходная шишка.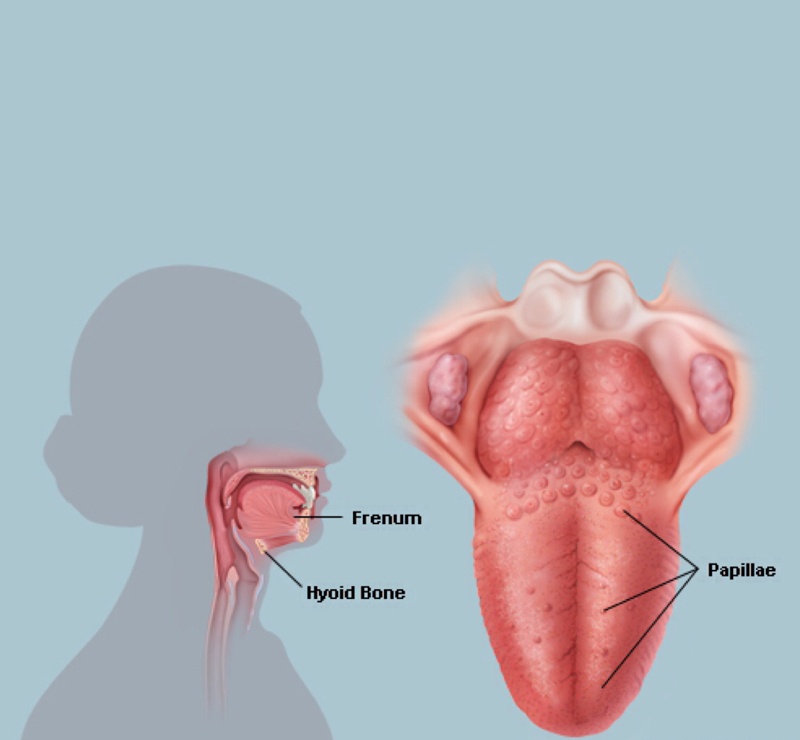
 Не занимайтесь самолечением! При первых признаках заболевания необходимо обратиться к врачу.
Не занимайтесь самолечением! При первых признаках заболевания необходимо обратиться к врачу. В случае раннего выявления болезни и проведения своевременного лечения чаще всего удается достичь полного выздоровления человека. Средний возраст людей, у которых развиваются злокачественные опухоли головы и шеи (исключая злокачественные опухоли головного мозга, глаз и позвоночника), — 59 лет. Обычно злокачественные опухоли слюнных желез, щитовидной железы или околоносовых пазух поражают людей младше 59 лет, а злокачественные опухоли полости рта, глотки и гортани — людей старше 59 лет.
В случае раннего выявления болезни и проведения своевременного лечения чаще всего удается достичь полного выздоровления человека. Средний возраст людей, у которых развиваются злокачественные опухоли головы и шеи (исключая злокачественные опухоли головного мозга, глаз и позвоночника), — 59 лет. Обычно злокачественные опухоли слюнных желез, щитовидной железы или околоносовых пазух поражают людей младше 59 лет, а злокачественные опухоли полости рта, глотки и гортани — людей старше 59 лет. При постоянстве симптомов это особенно важно.
При постоянстве симптомов это особенно важно.
 При двух первых стадиях заболевания распространение рака можно остановить, пока он не распространился в глазницу и дальше (глотку либо шею).
При двух первых стадиях заболевания распространение рака можно остановить, пока он не распространился в глазницу и дальше (глотку либо шею).
 ночная потливость и ломота в теле
ночная потливость и ломота в теле



 По данным клиники Кливленда, у взрослых вероятность того, что опухоль на шее является злокачественной, увеличивается после 50 лет. Выбор образа жизни, например курение и употребление алкоголя, также может иметь влияние.
По данным клиники Кливленда, у взрослых вероятность того, что опухоль на шее является злокачественной, увеличивается после 50 лет. Выбор образа жизни, например курение и употребление алкоголя, также может иметь влияние. Они включают:
Они включают:
 Во время этой процедуры они будут использовать прибор с подсветкой, чтобы увидеть области ваших ушей, носа и горла, которые иначе не были бы видны. Эта оценка не требует общей анестезии, поэтому во время процедуры вы будете бодрствовать.
Во время этой процедуры они будут использовать прибор с подсветкой, чтобы увидеть области ваших ушей, носа и горла, которые иначе не были бы видны. Эта оценка не требует общей анестезии, поэтому во время процедуры вы будете бодрствовать.
 Если он не работает должным образом, он может опухнуть.
Если он не работает должным образом, он может опухнуть.
 Некоторые лекарства, лечебные травы и добавки могут вызывать симптомы или усугублять их.
Некоторые лекарства, лечебные травы и добавки могут вызывать симптомы или усугублять их.




 Когда шнуры вибрируют, они часто не совпадают по фазе из-за
возникающие неровности жидкости.
Когда шнуры вибрируют, они часто не совпадают по фазе из-за
возникающие неровности жидкости. Это сильно увеличилось за
последние несколько месяцев, и ее лекарства от астмы не помогли.
Это сильно увеличилось за
последние несколько месяцев, и ее лекарства от астмы не помогли. Девяносто процентов односторонние, десять процентов двусторонние.Они
лечат хирургическим удалением.
Девяносто процентов односторонние, десять процентов двусторонние.Они
лечат хирургическим удалением.
 Они более жидкие, чем узелки
и покрыты гладкой слизистой оболочкой.
Они более жидкие, чем узелки
и покрыты гладкой слизистой оболочкой. ставка. Второй вид гранулемы возникает с изъязвленным участком на медиальной поверхности.
поверхность черноплодной кости. Часто с этим связана боль в горле.
и это может быть локализовано на одной стороне шеи. Они могут причинить боль
ухо и ощущение комка в горле.Может быть высокая повторяемость
скорость после хирургического удаления.
ставка. Второй вид гранулемы возникает с изъязвленным участком на медиальной поверхности.
поверхность черноплодной кости. Часто с этим связана боль в горле.
и это может быть локализовано на одной стороне шеи. Они могут причинить боль
ухо и ощущение комка в горле.Может быть высокая повторяемость
скорость после хирургического удаления. Они часто возникают у детей, но могут возникать в любой
возраст. В зрелом возрасте они могут расти очень быстро и часто повторяются.
Для их удаления показана операция.
Они часто возникают у детей, но могут возникать в любой
возраст. В зрелом возрасте они могут расти очень быстро и часто повторяются.
Для их удаления показана операция.
 глотание или дыхание.
глотание или дыхание.
 1995; 28: 371–83.
1995; 28: 371–83. McDermott LJ,
Глассрот J,
Mehta JB,
Датт АК.
Туберкулез. Часть I. Dis Mon .
1997; 43: 113–80.
McDermott LJ,
Глассрот J,
Mehta JB,
Датт АК.
Туберкулез. Часть I. Dis Mon .
1997; 43: 113–80.

















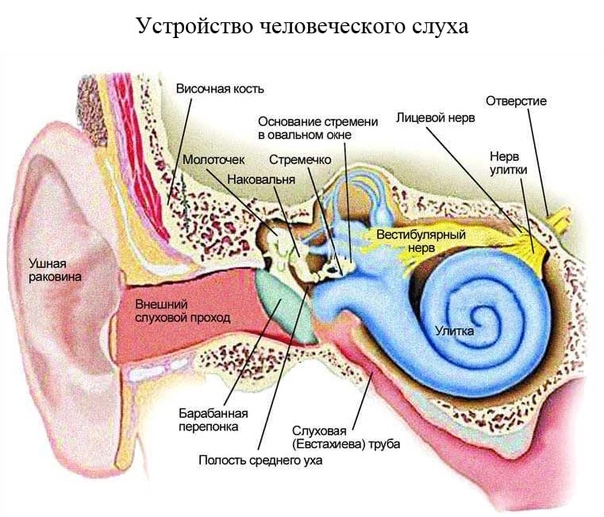
 В барабанной полости находятся три слуховые косточки и сухожилия мышц. Барабанная полость продолжается в слуховую (евстахиеву) трубу, которая открывается в носовой части глотки. Труба выполняет очень важную функцию — способствует выравниванию давления воздуха внутри барабанной полости по отношению к наружному. Слуховые косточки (стремя, наковальня, молоточек) составляют цепь, передающую звуковые колебания и соединяющую барабанную перепонку с закрытым вторичной барабанной перепонкой окном преддверия, ведущим в полость внутреннего уха. Рукоятка молоточка сращена с барабанной перепонкой, а его головка сочленена с телом наковальни. Длинный отросток наковальни сочленяется с головкой стремечка, основание которого входит в окно преддверия. Косточки покрыты слизистой оболочкой. Две мышцы (напрягающая барабанную перепонку и стременная) регулируют движение косточек.
В барабанной полости находятся три слуховые косточки и сухожилия мышц. Барабанная полость продолжается в слуховую (евстахиеву) трубу, которая открывается в носовой части глотки. Труба выполняет очень важную функцию — способствует выравниванию давления воздуха внутри барабанной полости по отношению к наружному. Слуховые косточки (стремя, наковальня, молоточек) составляют цепь, передающую звуковые колебания и соединяющую барабанную перепонку с закрытым вторичной барабанной перепонкой окном преддверия, ведущим в полость внутреннего уха. Рукоятка молоточка сращена с барабанной перепонкой, а его головка сочленена с телом наковальни. Длинный отросток наковальни сочленяется с головкой стремечка, основание которого входит в окно преддверия. Косточки покрыты слизистой оболочкой. Две мышцы (напрягающая барабанную перепонку и стременная) регулируют движение косточек. Внутри костного лабиринта пролегает перепончатый лабиринт, окруженный особой жидкостью — перилимфой. Внутри перепончатого лабиринта содержится другая жидкость — эндолимфа. Эти жидкости не просто заполняют пространство, они являются необходимыми составляющими всей системы сохранения равновесия.
Внутри костного лабиринта пролегает перепончатый лабиринт, окруженный особой жидкостью — перилимфой. Внутри перепончатого лабиринта содержится другая жидкость — эндолимфа. Эти жидкости не просто заполняют пространство, они являются необходимыми составляющими всей системы сохранения равновесия.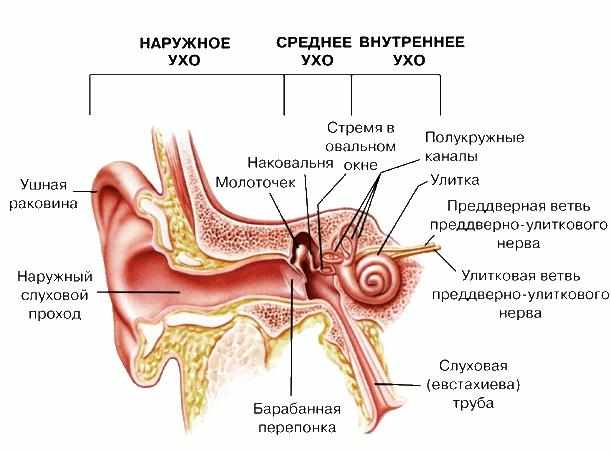 Вестибулярный аппарат также реагирует на изменение внешних условий, например, во время авиационного или морского путешествия, в результате чего может начаться воздушная или морская болезнь. Сходный эффект возникает после обильного приема алкоголя.
Вестибулярный аппарат также реагирует на изменение внешних условий, например, во время авиационного или морского путешествия, в результате чего может начаться воздушная или морская болезнь. Сходный эффект возникает после обильного приема алкоголя. герц. Например, летучие мыши до 210 тыс. герц, дельфины — до 280 тыс. герц. Сила звука измеряется в децибелах. Так, если принять абсолютную тишину за 0, то шелест падающих листьев вызывает 10 децибел, шепот — 20, обычная беседа — 60, движущийся автомобиль от 60 до 90, интенсивное дорожное движение — 100–110, рок-музыка в исполнении оркестра — 110–120, а работающий двигатель реактивного самолета — 140.
герц. Например, летучие мыши до 210 тыс. герц, дельфины — до 280 тыс. герц. Сила звука измеряется в децибелах. Так, если принять абсолютную тишину за 0, то шелест падающих листьев вызывает 10 децибел, шепот — 20, обычная беседа — 60, движущийся автомобиль от 60 до 90, интенсивное дорожное движение — 100–110, рок-музыка в исполнении оркестра — 110–120, а работающий двигатель реактивного самолета — 140.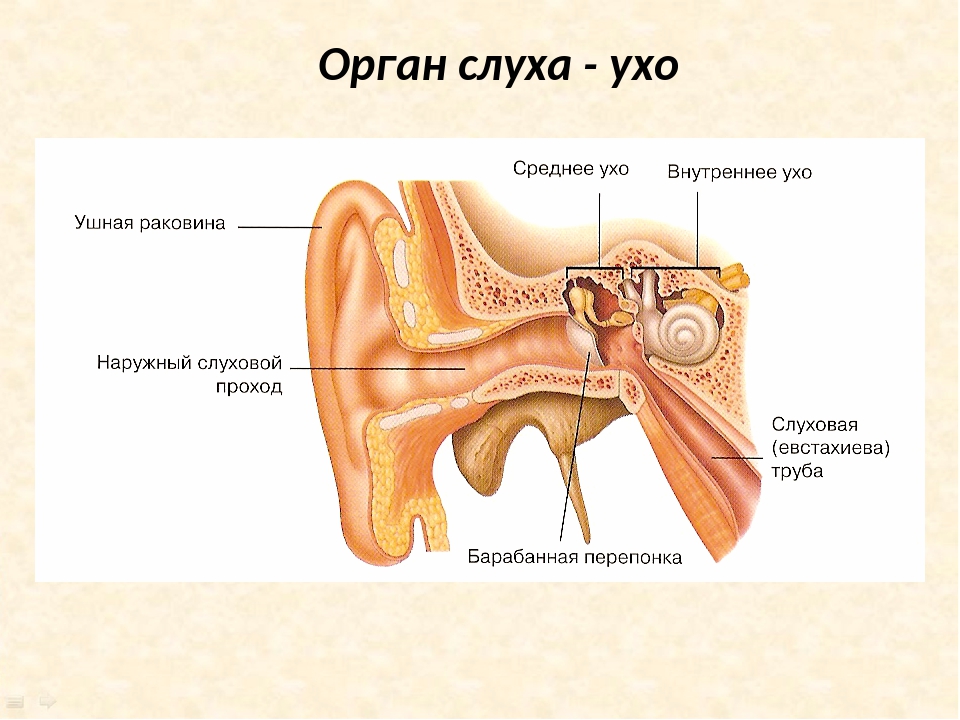
 Если человек получает слишком много или слишком мало нагрузки, пищи и сна, происходит нарушение равновесия систем организма, и расстраиваются его функции. А если нет равновесия, нет здоровья и благополучия.
Если человек получает слишком много или слишком мало нагрузки, пищи и сна, происходит нарушение равновесия систем организма, и расстраиваются его функции. А если нет равновесия, нет здоровья и благополучия. Сегодня это возможно благодаря существованию большого числа специальных устройств. Если вы задумываетесь о необходимости использования одного из них, нужно поразмыслить о том, как выбрать слуховой аппарат? Ведь производители предлагают возможность выбора.
Сегодня это возможно благодаря существованию большого числа специальных устройств. Если вы задумываетесь о необходимости использования одного из них, нужно поразмыслить о том, как выбрать слуховой аппарат? Ведь производители предлагают возможность выбора.
 Ну что интересного может быть с ними связано? Оказывается, существует множество интересных, необычных и удивительных фактов о слухе и ушах.
Ну что интересного может быть с ними связано? Оказывается, существует множество интересных, необычных и удивительных фактов о слухе и ушах.
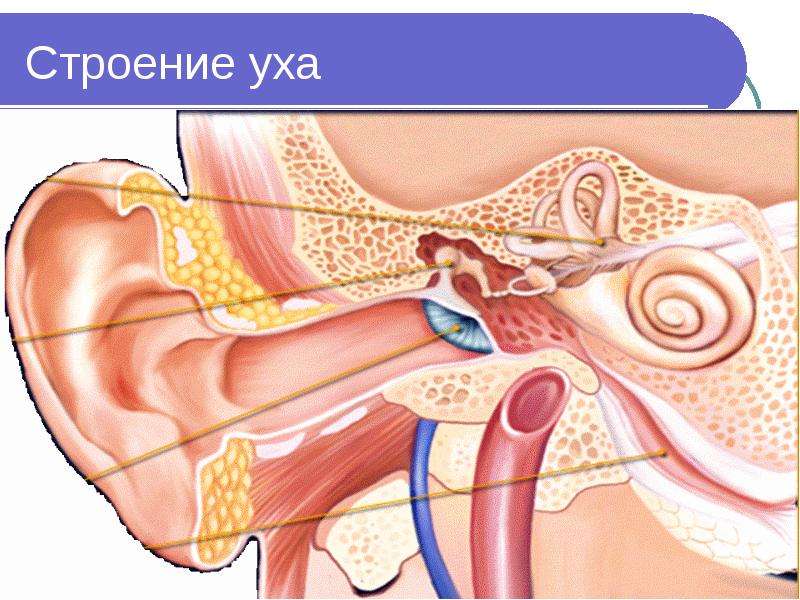 Делает это он для того, чтобы человек не отвлекался и мог уснуть. В противном случае мы бы никогда не спали. В человеческом организме все продумано до мелочей.
Делает это он для того, чтобы человек не отвлекался и мог уснуть. В противном случае мы бы никогда не спали. В человеческом организме все продумано до мелочей. Когда происходит движение жидкости, создаются сигналы, отправляющиеся в мозг.
Когда происходит движение жидкости, создаются сигналы, отправляющиеся в мозг. Даже небольшая потеря слуха на одно ухо причиняет немало неудобств – определение направления источника звука становится невозможным.
Даже небольшая потеря слуха на одно ухо причиняет немало неудобств – определение направления источника звука становится невозможным.

 Операция заключается в установке в барабанную перепонку аэрационной трубки. Показаниями для тимпаностомии являются тяжелое или затяжное течение острого гнойного среднего отита, длительный (месяц и более) экссудативный отит, повторяющиеся средние отиты, длительная дисфункция слуховой трубы.
Операция заключается в установке в барабанную перепонку аэрационной трубки. Показаниями для тимпаностомии являются тяжелое или затяжное течение острого гнойного среднего отита, длительный (месяц и более) экссудативный отит, повторяющиеся средние отиты, длительная дисфункция слуховой трубы.
 Принципиально отличаются трубки для длительного и кратковременного использования. Большинство трубок имеют внутренний диаметр 1 – 1,5 мм, что достаточно для их нормальной работы. Выбор конкретной модели производится непосредственно перед операцией.
Принципиально отличаются трубки для длительного и кратковременного использования. Большинство трубок имеют внутренний диаметр 1 – 1,5 мм, что достаточно для их нормальной работы. Выбор конкретной модели производится непосредственно перед операцией.
 Поскольку привычным способам аутентификации с помощью удостоверений личности и паролей свойственны ограничения, были разработаны сложные биометрические системы, устанавливающие личность человека на основе его физических или поведенческих атрибутов, таких как отпечатки пальцев, лицо, сетчатка глаза, геометрия руки, голос или походка. Биометрические механизмы сегодня встраиваются во многие системы, от персональных устройств управления доступом к ноутбукам до средств пограничного контроля. В системе US-VISIT, например, у въезжающих в США сканируются отпечатки пальцев для проверки по правительственным спискам особого внимания. А в аэропортах Объединенных Арабских Эмиратов применяется система распознавания сетчатки глаза для выявления и задержания депортированных лиц, которые пытаются снова въехать в страну по поддельным документам.
Поскольку привычным способам аутентификации с помощью удостоверений личности и паролей свойственны ограничения, были разработаны сложные биометрические системы, устанавливающие личность человека на основе его физических или поведенческих атрибутов, таких как отпечатки пальцев, лицо, сетчатка глаза, геометрия руки, голос или походка. Биометрические механизмы сегодня встраиваются во многие системы, от персональных устройств управления доступом к ноутбукам до средств пограничного контроля. В системе US-VISIT, например, у въезжающих в США сканируются отпечатки пальцев для проверки по правительственным спискам особого внимания. А в аэропортах Объединенных Арабских Эмиратов применяется система распознавания сетчатки глаза для выявления и задержания депортированных лиц, которые пытаются снова въехать в страну по поддельным документам. Для повышения точности распознавания людей наряду с биометрией основных черт, например, лица используются вспомогательные характеристики, такие как шрамы, родимые пятна, татуировки, рост и форма тела. Ухо — одна из таких перспективных «мягких» биометрических характеристик.
Для повышения точности распознавания людей наряду с биометрией основных черт, например, лица используются вспомогательные характеристики, такие как шрамы, родимые пятна, татуировки, рост и форма тела. Ухо — одна из таких перспективных «мягких» биометрических характеристик.
 Более чем 50 лет спустя команда исследователей изучила фотографии 200 пар ушей новорожденных и пришла к заключению, что благодаря анатомическому постоянству уха по нему можно устанавливать личность младенцев. В период с 1948-го по 1962 год Альфред Янарелли собрал фотографии ушей нескольких тысяч человек и предложил набор из 12 геометрических измерений уха на основе ножки завитка (рис. 2). Он утверждал, что этот набор измерений уникален у каждого человека.
Более чем 50 лет спустя команда исследователей изучила фотографии 200 пар ушей новорожденных и пришла к заключению, что благодаря анатомическому постоянству уха по нему можно устанавливать личность младенцев. В период с 1948-го по 1962 год Альфред Янарелли собрал фотографии ушей нескольких тысяч человек и предложил набор из 12 геометрических измерений уха на основе ножки завитка (рис. 2). Он утверждал, что этот набор измерений уникален у каждого человека. В режиме идентификации на выходе формируется перечень потенциально подходящих личностей, отсортированных по рейтингу похожести.
В режиме идентификации на выходе формируется перечень потенциально подходящих личностей, отсортированных по рейтингу похожести.

 Например, если разделить типы ушей на несколько категорий, то по категории на входном снимке можно будет быстрее находить кандидатов на совпадения по большой базе пар изображений лицо-ухо. А применение термограмм ушей поможет облегчить проблему сокрытия ушей волосами и аксессуарами. Когда технологии распознавания ушей достигнут достаточного уровня развития, они смогут приносить значительную пользу криминалистике и биометрическим системам идентификации.
Например, если разделить типы ушей на несколько категорий, то по категории на входном снимке можно будет быстрее находить кандидатов на совпадения по большой базе пар изображений лицо-ухо. А применение термограмм ушей поможет облегчить проблему сокрытия ушей волосами и аксессуарами. Когда технологии распознавания ушей достигнут достаточного уровня развития, они смогут приносить значительную пользу криминалистике и биометрическим системам идентификации. Оно выполняет две функции: слуховую и вестибулярную (функцию ориентирования организма и поддержания равновесия тела в пространстве). В соответствии с этим, в ухе находятся конечные отделы двух анализаторов: слухового и вестибулярного.
Оно выполняет две функции: слуховую и вестибулярную (функцию ориентирования организма и поддержания равновесия тела в пространстве). В соответствии с этим, в ухе находятся конечные отделы двух анализаторов: слухового и вестибулярного.
 Строение среднего уха состоит из системы слуховых косточек: молоточек, наковальня, стремя.
Строение среднего уха состоит из системы слуховых косточек: молоточек, наковальня, стремя.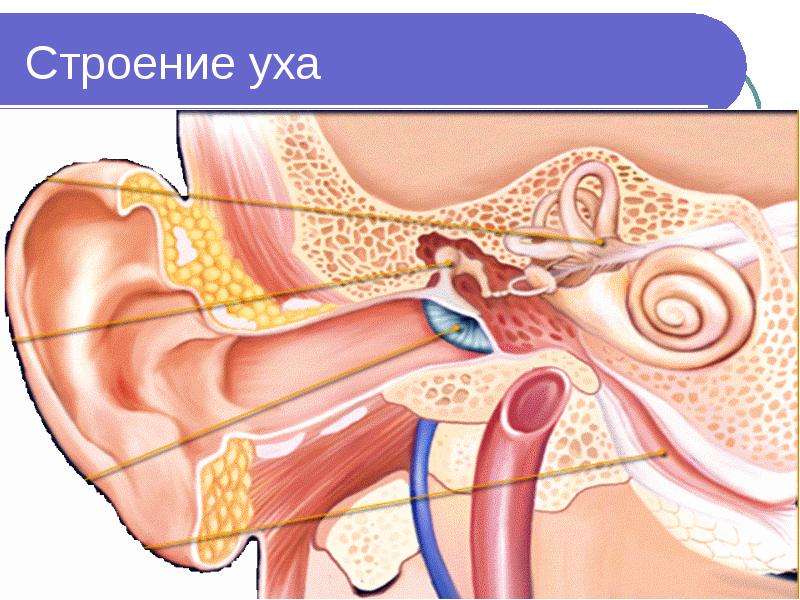
 Это еще и мощный инструмент регулирования баланса и равновесия человека.
Это еще и мощный инструмент регулирования баланса и равновесия человека.
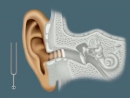 Эти косточки являют собой молоточек, наковальню и стремечко. Они связаны с парой мускулов, сокращающихся в процессе поступления в ухо громких звуков, и призванных снижать эффект повышенного давления во внутреннем ухе.
Эти косточки являют собой молоточек, наковальню и стремечко. Они связаны с парой мускулов, сокращающихся в процессе поступления в ухо громких звуков, и призванных снижать эффект повышенного давления во внутреннем ухе.

 Способность уха делать это позволяет нам воспринимать высоту звука путем обнаружения частот волны, громкость звука путем обнаружения амплитуды волны и тембра звука путем обнаружения различных частот, составляющих сложный звук. волна.
Способность уха делать это позволяет нам воспринимать высоту звука путем обнаружения частот волны, громкость звука путем обнаружения амплитуды волны и тембра звука путем обнаружения различных частот, составляющих сложный звук. волна.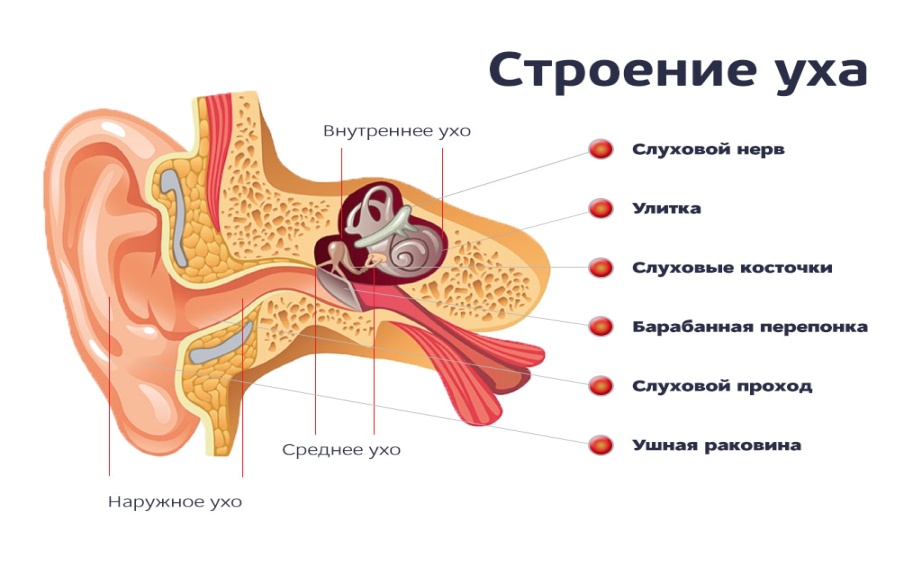 Внешнее ухо также направляет звуковые волны, которые достигают уха через слуховой проход к барабанной перепонке среднего уха. Из-за длины слухового прохода он способен усиливать звуки с частотой примерно 3000 Гц.Когда звук проходит через внешнее ухо, звук по-прежнему имеет форму волны давления с чередованием областей высокого и низкого давления. Только когда звук достигнет барабанной перепонки на границе внешнего и среднего уха, энергия механической волны преобразуется в колебания внутренней костной структуры уха.
Внешнее ухо также направляет звуковые волны, которые достигают уха через слуховой проход к барабанной перепонке среднего уха. Из-за длины слухового прохода он способен усиливать звуки с частотой примерно 3000 Гц.Когда звук проходит через внешнее ухо, звук по-прежнему имеет форму волны давления с чередованием областей высокого и низкого давления. Только когда звук достигнет барабанной перепонки на границе внешнего и среднего уха, энергия механической волны преобразуется в колебания внутренней костной структуры уха.

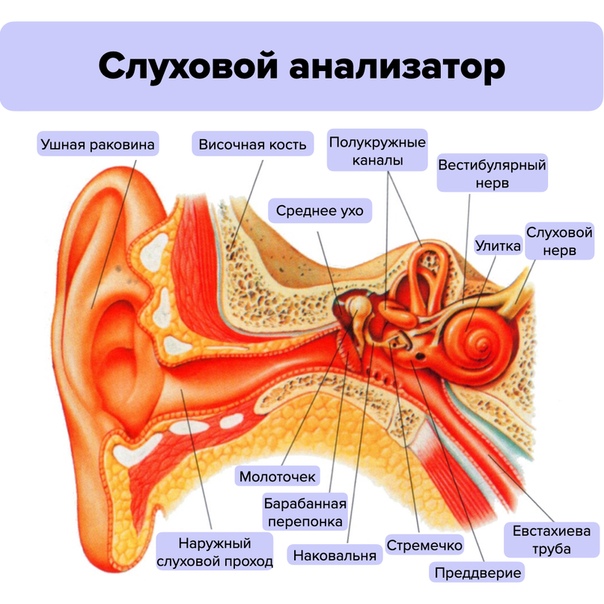 Каждая волосковая клетка обладает естественной чувствительностью к определенной частоте вибрации. Когда частота волны сжатия соответствует собственной частоте нервной клетки, эта нервная клетка будет резонировать с большей амплитудой вибрации. Эта увеличенная амплитуда колебаний побуждает клетку испускать электрический импульс, который проходит по слуховому нерву к мозгу.В процессе, который не совсем понятен, мозг способен интерпретировать свойства звука при получении этих электрических нервных импульсов.
Каждая волосковая клетка обладает естественной чувствительностью к определенной частоте вибрации. Когда частота волны сжатия соответствует собственной частоте нервной клетки, эта нервная клетка будет резонировать с большей амплитудой вибрации. Эта увеличенная амплитуда колебаний побуждает клетку испускать электрический импульс, который проходит по слуховому нерву к мозгу.В процессе, который не совсем понятен, мозг способен интерпретировать свойства звука при получении этих электрических нервных импульсов.
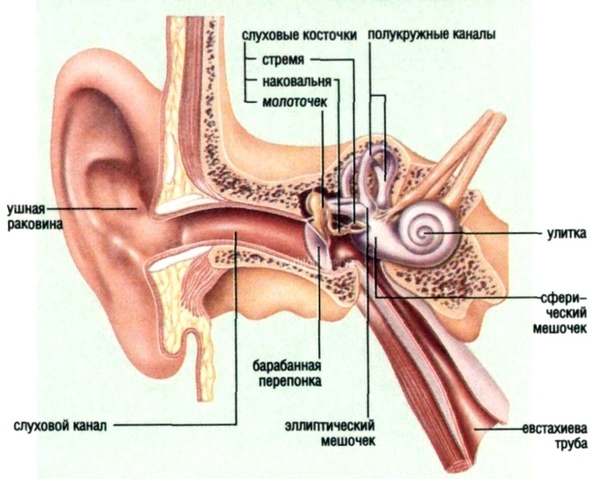
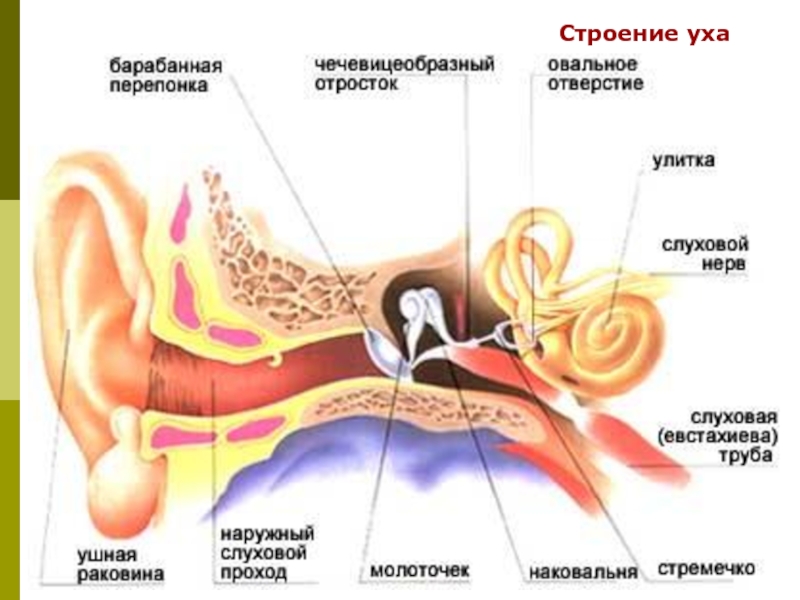
 Внутреннее ухо связано с центральной нервной системой через слуховой канал.
нерв.
Внутреннее ухо связано с центральной нервной системой через слуховой канал.
нерв.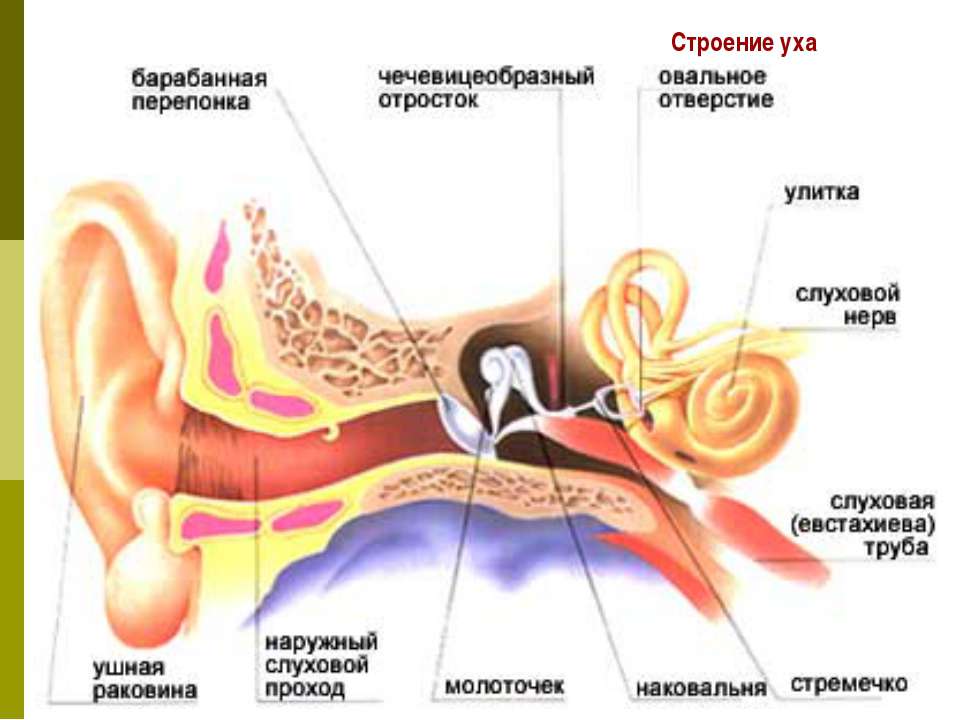 Децибел — это логарифм
соотношение двух величин, умноженное на 10. Это означает, что ухо может слышать звуки.
чья сила находится где-нибудь в диапазоне более 12 порядков. Ухо
достаточно чувствителен, чтобы улавливать настолько слабые звуки, что молекулы воздуха движутся
меньше диаметра атома! Но при этом он также способен обрабатывать гораздо более громкие звуки.
без перегрузки и насыщения («максимума»), которые могут вызвать нежелательные
искажение.Это достигается с помощью системы автоматической регулировки усиления (AGC), которая
снижает реакцию на более громкие звуки.
Децибел — это логарифм
соотношение двух величин, умноженное на 10. Это означает, что ухо может слышать звуки.
чья сила находится где-нибудь в диапазоне более 12 порядков. Ухо
достаточно чувствителен, чтобы улавливать настолько слабые звуки, что молекулы воздуха движутся
меньше диаметра атома! Но при этом он также способен обрабатывать гораздо более громкие звуки.
без перегрузки и насыщения («максимума»), которые могут вызвать нежелательные
искажение.Это достигается с помощью системы автоматической регулировки усиления (AGC), которая
снижает реакцию на более громкие звуки. Они могут измерять синхронизацию звуков с точностью до 10
наносекунды. Это позволяет им поймать летающую моль примерно за 10 -го г.
во-вторых, несмотря на то, что моль слышит летучую мышь и пытается уклониться.
Люди, не способные к эхолокации, используют мельчайшие различия во времени
приход звука в одно ухо по сравнению с другим, чтобы определить его направление, так как
посмотрим.
Они могут измерять синхронизацию звуков с точностью до 10
наносекунды. Это позволяет им поймать летающую моль примерно за 10 -го г.
во-вторых, несмотря на то, что моль слышит летучую мышь и пытается уклониться.
Люди, не способные к эхолокации, используют мельчайшие различия во времени
приход звука в одно ухо по сравнению с другим, чтобы определить его направление, так как
посмотрим. Он заканчивается барабанной перепонкой, которая технически
известная как барабанная перепонка. Назначение внешнего уха — передавать звуки от
внешний мир во внутренние части слуховой системы. Пока можно
просто представьте ушную раковину и слуховой проход как простую воронку для сбора звуков в
на самом деле они выполняют несколько важных функций.У ушной раковины есть различные гребни и складки, которые
действуют, чтобы отражать и поглощать определенные частотные компоненты звуковой волны. Поскольку
ушная раковина не является круговой симметричной, звуки, исходящие с разных сторон, будут иметь
немного другие спектральные характеристики. (Это означает, что определенные частоты будут
немного громче или тише в зависимости от направления, в котором они попадают в ухо.) В результате
звуки, исходящие от нас над головой, кажутся немного отличными от звуков, исходящих от
ниже.Это позволяет нам локализовать (точно указать направление) источник звука. Поэтому мы
немедленно поднимите голову, когда кто-нибудь позвонит нам из окна верхнего этажа.
Он заканчивается барабанной перепонкой, которая технически
известная как барабанная перепонка. Назначение внешнего уха — передавать звуки от
внешний мир во внутренние части слуховой системы. Пока можно
просто представьте ушную раковину и слуховой проход как простую воронку для сбора звуков в
на самом деле они выполняют несколько важных функций.У ушной раковины есть различные гребни и складки, которые
действуют, чтобы отражать и поглощать определенные частотные компоненты звуковой волны. Поскольку
ушная раковина не является круговой симметричной, звуки, исходящие с разных сторон, будут иметь
немного другие спектральные характеристики. (Это означает, что определенные частоты будут
немного громче или тише в зависимости от направления, в котором они попадают в ухо.) В результате
звуки, исходящие от нас над головой, кажутся немного отличными от звуков, исходящих от
ниже.Это позволяет нам локализовать (точно указать направление) источник звука. Поэтому мы
немедленно поднимите голову, когда кто-нибудь позвонит нам из окна верхнего этажа.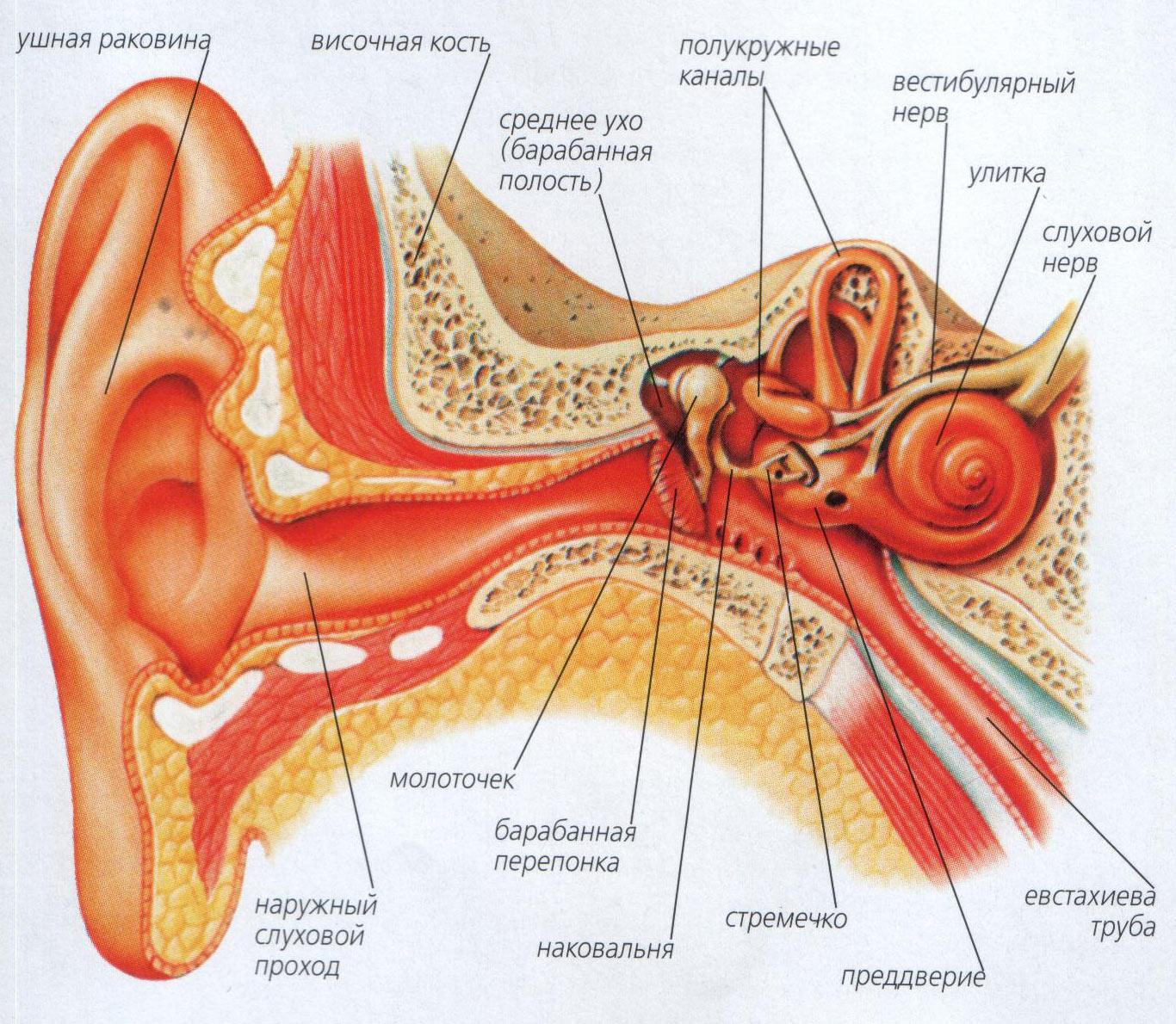
 Он подключен к
цепочка из трех маленьких костей, называемых косточками. Их зовут молоток (молоток) наковальня.
(наковальня) и стремени (стремени), поскольку они напоминают эти предметы по форме. Их цель
действовать как механический трансформатор.Причина в том, что звуковые волны — это вибрации.
молекул воздуха. Однако орган, который выполняет фактическую трансдукцию (преобразование
акустическая энергия в электрохимические импульсы) представляет собой заполненную жидкостью костную спираль, называемую
улитка. Поскольку воздух намного менее плотен, чем жидкость, а также более сжимаем, большинство
энергии звуковой волны просто отразится обратно в слуховой проход. Грубый
аналогия — бросание резинового мяча по тротуару. Большая часть энергии просто
отражается в отскоке мяча назад к бросающему.Очень мало передается
массивная земля. Для эффективной передачи звука из воздуха в жидкость используется рычажная система.
необходим, чтобы помочь перемещению жидкости. Средняя кость действует как своего рода стержень для
молоток, прикрепленный к барабанной перепонке, и стремечка, прикрепленная к улитке.
Он подключен к
цепочка из трех маленьких костей, называемых косточками. Их зовут молоток (молоток) наковальня.
(наковальня) и стремени (стремени), поскольку они напоминают эти предметы по форме. Их цель
действовать как механический трансформатор.Причина в том, что звуковые волны — это вибрации.
молекул воздуха. Однако орган, который выполняет фактическую трансдукцию (преобразование
акустическая энергия в электрохимические импульсы) представляет собой заполненную жидкостью костную спираль, называемую
улитка. Поскольку воздух намного менее плотен, чем жидкость, а также более сжимаем, большинство
энергии звуковой волны просто отразится обратно в слуховой проход. Грубый
аналогия — бросание резинового мяча по тротуару. Большая часть энергии просто
отражается в отскоке мяча назад к бросающему.Очень мало передается
массивная земля. Для эффективной передачи звука из воздуха в жидкость используется рычажная система.
необходим, чтобы помочь перемещению жидкости. Средняя кость действует как своего рода стержень для
молоток, прикрепленный к барабанной перепонке, и стремечка, прикрепленная к улитке. Два плеча рычага имеют разную длину, что дает механическое преимущество. См. Рисунок 1. В
кроме того, участки тех поверхностей костей, которые контактируют с барабанной перепонкой
и с улиткой не равны, как в гидравлическом подъемнике, давая дополнительную механическую
преимущество.Это показано на рисунке 2. С инженерной точки зрения этот процесс называется
преобразование импеданса. Это аналог трансформаторов, установленных на внутренних телевизионных антеннах.
которые соответствуют 300-омному плоскому двухжильному телевизионному кабелю и 75-омному коаксиальному кабелю, который многие современные
Телевизоры и видеомагнитофоны принимают. Поскольку электрические характеристики двух типов кабеля
иначе, если просто попытаться припаять один тип кабеля к другому, большая часть сигнала
отразится назад и не войдет в телевизор.
Два плеча рычага имеют разную длину, что дает механическое преимущество. См. Рисунок 1. В
кроме того, участки тех поверхностей костей, которые контактируют с барабанной перепонкой
и с улиткой не равны, как в гидравлическом подъемнике, давая дополнительную механическую
преимущество.Это показано на рисунке 2. С инженерной точки зрения этот процесс называется
преобразование импеданса. Это аналог трансформаторов, установленных на внутренних телевизионных антеннах.
которые соответствуют 300-омному плоскому двухжильному телевизионному кабелю и 75-омному коаксиальному кабелю, который многие современные
Телевизоры и видеомагнитофоны принимают. Поскольку электрические характеристики двух типов кабеля
иначе, если просто попытаться припаять один тип кабеля к другому, большая часть сигнала
отразится назад и не войдет в телевизор. напоминающий по внешнему виду улитку. Это самая сложная часть слухового
системы, и постоянно публикуются статьи, пытающиеся прояснить ее сложный
выработки. По сути, он имеет три параллельных канала, заполненных жидкостью, которые обвивают
ось улитки.Если бы мы гипотетически раскрутили улитку, она бы выглядела
что-то вроде рисунка 3. Последняя из костей среднего уха, стремечка, действует как поршень,
и проталкивает жидкость в первый канал, вестибульную лестницу, через отверстие в
основание улитки называется овальным окном, создающим волну давления. Давление
волна распространяется в этой жидкости, которая называется перилимфой, к концу улитки
который называется апексом. На вершине вестибульная лестница соединяется через отверстие
называется геликотрема к третьему каналу, который называется барабанной лестницей.Скала
tympani действует как обратный путь для волны давления обратно к основанию улитки.
На базальном конце этого канала имеется гибкое окончание, называемое круглым окном.
напоминающий по внешнему виду улитку. Это самая сложная часть слухового
системы, и постоянно публикуются статьи, пытающиеся прояснить ее сложный
выработки. По сути, он имеет три параллельных канала, заполненных жидкостью, которые обвивают
ось улитки.Если бы мы гипотетически раскрутили улитку, она бы выглядела
что-то вроде рисунка 3. Последняя из костей среднего уха, стремечка, действует как поршень,
и проталкивает жидкость в первый канал, вестибульную лестницу, через отверстие в
основание улитки называется овальным окном, создающим волну давления. Давление
волна распространяется в этой жидкости, которая называется перилимфой, к концу улитки
который называется апексом. На вершине вестибульная лестница соединяется через отверстие
называется геликотрема к третьему каналу, который называется барабанной лестницей.Скала
tympani действует как обратный путь для волны давления обратно к основанию улитки.
На базальном конце этого канала имеется гибкое окончание, называемое круглым окном. который вздувается и выходит вместе с потоком жидкости, позволяя волне течь беспрепятственно.
В противном случае несжимаемая жидкость не могла бы свободно двигаться.
который вздувается и выходит вместе с потоком жидкости, позволяя волне течь беспрепятственно.
В противном случае несжимаемая жидкость не могла бы свободно двигаться.
 Они врываются, потому что сильно отрицательный потенциал волосковых клеток
притягивает положительные ионы. Это имеет тенденцию нейтрализовать часть отрицательного заряда и приносит
потенциал возрастает до нуля, процесс, известный как деполяризация.
Они врываются, потому что сильно отрицательный потенциал волосковых клеток
притягивает положительные ионы. Это имеет тенденцию нейтрализовать часть отрицательного заряда и приносит
потенциал возрастает до нуля, процесс, известный как деполяризация.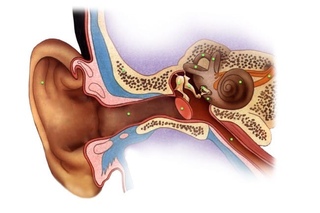 )
) Звуки более низкой частоты продолжаются внутрь
до их максимальной точки вибрации, а после этого быстро гаснут.Еще ниже
частотные звуки производят максимальную вибрацию в точках, близких к верхушке. Следовательно
нервные волокна, расположенные у основания, содержат высокочастотные компоненты
звук, а волокна, расположенные около вершины, содержат компоненты более низких частот
звука. Таким образом, улитка действует как анализатор спектра, отделяя
разные частоты звука друг от друга. Считается, что внешние волосковые клетки
вносят свой вклад в резкость этой настройки, каждая ячейка выборочно удлиняется и
сокращается только в ответ на свою любимую частоту, а не другие.Частота на
частота, с которой волокно реагирует лучше всего, называется его характеристической частотой (CF).
Звуки более низкой частоты продолжаются внутрь
до их максимальной точки вибрации, а после этого быстро гаснут.Еще ниже
частотные звуки производят максимальную вибрацию в точках, близких к верхушке. Следовательно
нервные волокна, расположенные у основания, содержат высокочастотные компоненты
звук, а волокна, расположенные около вершины, содержат компоненты более низких частот
звука. Таким образом, улитка действует как анализатор спектра, отделяя
разные частоты звука друг от друга. Считается, что внешние волосковые клетки
вносят свой вклад в резкость этой настройки, каждая ячейка выборочно удлиняется и
сокращается только в ответ на свою любимую частоту, а не другие.Частота на
частота, с которой волокно реагирует лучше всего, называется его характеристической частотой (CF). В
Кроме того, не только ухо посылает импульсы в мозг, но и мозг посылает импульсы
к уху тоже.Это пример обратной связи. Это не совсем понятно на
В настоящее время точная роль такой обратной связи. Бытует мнение, что обратная связь служит
система AGC, чтобы уменьшить усиление громких звуков, чтобы их было легче слышать, и
меньше вероятность причинить ущерб. (Известно, что слишком громкие звуки разрушают нежные
структуры слуховой системы.)
В
Кроме того, не только ухо посылает импульсы в мозг, но и мозг посылает импульсы
к уху тоже.Это пример обратной связи. Это не совсем понятно на
В настоящее время точная роль такой обратной связи. Бытует мнение, что обратная связь служит
система AGC, чтобы уменьшить усиление громких звуков, чтобы их было легче слышать, и
меньше вероятность причинить ущерб. (Известно, что слишком громкие звуки разрушают нежные
структуры слуховой системы.)/Earillustration-195c51c58fbb4e9b9776aa19bb0d7f34.jpg) Тем не менее
слуховой нерв обладает еще одним интересным свойством. Для низкой частоты
сигналов, диаграмма направленности волокна синхронизируется с формой звуковой волны.Это означает
что во время определенных частей сигнала высока вероятность срабатывания
спайк, а во время других — малая вероятность. Это называется фазовой синхронизацией. Сильнее
компонент, тем лучше он синхронизируется по фазе. Конечный результат состоит в том, что при построении графика стрельбы
с помощью статистического метода, называемого гистограммой периода, можно наблюдать
волновая форма звука. Таким образом, помимо кодирования рейтинга и места, существует синхронизация
кодирование, а также. Не совсем понятно, как и почему используются все эти методы кодирования.
Тем не менее
слуховой нерв обладает еще одним интересным свойством. Для низкой частоты
сигналов, диаграмма направленности волокна синхронизируется с формой звуковой волны.Это означает
что во время определенных частей сигнала высока вероятность срабатывания
спайк, а во время других — малая вероятность. Это называется фазовой синхронизацией. Сильнее
компонент, тем лучше он синхронизируется по фазе. Конечный результат состоит в том, что при построении графика стрельбы
с помощью статистического метода, называемого гистограммой периода, можно наблюдать
волновая форма звука. Таким образом, помимо кодирования рейтинга и места, существует синхронизация
кодирование, а также. Не совсем понятно, как и почему используются все эти методы кодирования.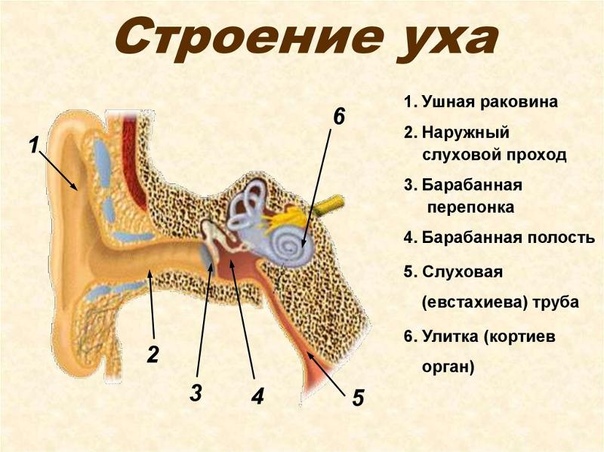 Более близкое ухо воспринимает звук несколько раньше. Мозг чувствителен к
разница во времени прибытия составляет всего 10 микросекунд, и это можно использовать для
определить местонахождение звука.Вторая подсказка — это то, что звуки приходят
немного разные амплитуды в двух ушах. Это потому, что голова вызывает акустический
тень, которая ослабляет звук, идущий с противоположной стороны. Сравнивая
по амплитуде звуков в двух ушах можно определить местонахождение источника.
Более близкое ухо воспринимает звук несколько раньше. Мозг чувствителен к
разница во времени прибытия составляет всего 10 микросекунд, и это можно использовать для
определить местонахождение звука.Вторая подсказка — это то, что звуки приходят
немного разные амплитуды в двух ушах. Это потому, что голова вызывает акустический
тень, которая ослабляет звук, идущий с противоположной стороны. Сравнивая
по амплитуде звуков в двух ушах можно определить местонахождение источника. Все системы обработки сигналов имеют некоторые внутренние источники шума из-за случайного
колебания различных параметров или компонентов системы.Если сигнал слишком слабый,
слуховая система не может отделить его от этих случайных вариаций. Высокий конец
динамический диапазон ограничен физической способностью его компонентов выдерживать большие
силы из-за сильных вибраций, вызванных громкими звуками.
Все системы обработки сигналов имеют некоторые внутренние источники шума из-за случайного
колебания различных параметров или компонентов системы.Если сигнал слишком слабый,
слуховая система не может отделить его от этих случайных вариаций. Высокий конец
динамический диапазон ограничен физической способностью его компонентов выдерживать большие
силы из-за сильных вибраций, вызванных громкими звуками. Ученые и инженеры постоянно пытаются изучать
и имитируйте работу слуховой системы, чтобы изучить лучшие методы звукового сигнала
обработки и помощи тем, у кого нарушен слух. Последние достижения в кохлеарной
имплантаты, с помощью которых в улитку хирургическим путем вводятся специальные электроды для стимуляции
слуховой нерв электрически оказался многообещающим методом лечения глубоко
глухие. Большая работа по совершенствованию этих систем в настоящее время ведется на многих
исследовательские центры.
Ученые и инженеры постоянно пытаются изучать
и имитируйте работу слуховой системы, чтобы изучить лучшие методы звукового сигнала
обработки и помощи тем, у кого нарушен слух. Последние достижения в кохлеарной
имплантаты, с помощью которых в улитку хирургическим путем вводятся специальные электроды для стимуляции
слуховой нерв электрически оказался многообещающим методом лечения глубоко
глухие. Большая работа по совершенствованию этих систем в настоящее время ведется на многих
исследовательские центры. Средства для восстановления спортсменов
Средства для восстановления спортсменов Средства для восстановления спортсменов — барсучий и медвежий жир
Средства для восстановления спортсменов — барсучий и медвежий жир Растирание барсучьим жиром
Растирание барсучьим жиром Применение бобровой струи
Применение бобровой струи Барсучий жир является одним из самых популярных натуральных средств, среди пользователей животных жиров, так как он обладает универсальными возможностями. Он одинаково успешно применяется и для лечения бронхолёгочных заболеваний, и при заболеваниях суставов и желудочно-кишечного тракта, и для лечения кожи, и в косметологии, и для быстрого восстановления организма после болезней или истощении и т.д.
Барсучий жир является одним из самых популярных натуральных средств, среди пользователей животных жиров, так как он обладает универсальными возможностями. Он одинаково успешно применяется и для лечения бронхолёгочных заболеваний, и при заболеваниях суставов и желудочно-кишечного тракта, и для лечения кожи, и в косметологии, и для быстрого восстановления организма после болезней или истощении и т.д. Многие люди уже разочаровываются в «традиционной» медицине, из-за невысокого эффекта, большого количества побочных действий, и переходят на натуральные средства, которые использовали наши предки с давних времён. Это связано, в основном, с выпуском некачественного или контрафактного фармацевтического продукта.
Многие люди уже разочаровываются в «традиционной» медицине, из-за невысокого эффекта, большого количества побочных действий, и переходят на натуральные средства, которые использовали наши предки с давних времён. Это связано, в основном, с выпуском некачественного или контрафактного фармацевтического продукта. В барсучьем жире присутствуют важнейшие витамины: А, Е, РР, группы В, которые отвечают за правильное функционирование организма, для красоты и здоровья кожи.
В барсучьем жире присутствуют важнейшие витамины: А, Е, РР, группы В, которые отвечают за правильное функционирование организма, для красоты и здоровья кожи. Рецепт: Барсучий жир смешать с мёдом (3:1) и принимать по 1 ст. ложке 3 раза в день за 1 час до еды в течение 2-х недель. Детям до 12 лет по 1 ч. ложке 3 раза в день. Детям можно запивать горячим молоком или горячим чаем с шиповником или малиной.
Рецепт: Барсучий жир смешать с мёдом (3:1) и принимать по 1 ст. ложке 3 раза в день за 1 час до еды в течение 2-х недель. Детям до 12 лет по 1 ч. ложке 3 раза в день. Детям можно запивать горячим молоком или горячим чаем с шиповником или малиной. Взрослым принимать барсучий жир в чистом виде по 1 ст. ложке 3 раза в день натощак и растирать на ночь грудь, спину и ноги. Детям также, натереть грудь, спину и ноги и дать внутрь 1 ч. ложку барсучьего жира за 30-40 минут до еды — 3 раза в день. Обычно после 2-3-х сеансов кашель проходит.
Взрослым принимать барсучий жир в чистом виде по 1 ст. ложке 3 раза в день натощак и растирать на ночь грудь, спину и ноги. Детям также, натереть грудь, спину и ноги и дать внутрь 1 ч. ложку барсучьего жира за 30-40 минут до еды — 3 раза в день. Обычно после 2-3-х сеансов кашель проходит. 1 рецепт: Смешать 100г барсучьего жира с 100г мёда, 50г свежего сока алоэ. Настоять в течение одного дня. Перед применением смесь подогреть. Принимать по 1 ст. ложке перед каждой едой за 30-40 минут.
1 рецепт: Смешать 100г барсучьего жира с 100г мёда, 50г свежего сока алоэ. Настоять в течение одного дня. Перед применением смесь подогреть. Принимать по 1 ст. ложке перед каждой едой за 30-40 минут. Рецепт: Приготовьте растирку: 100мл барсучьего жира, 30 мл. масла жожоба или зародышей пшеницы, 10 капель эфирного масла лаванды и розмарина, 5 капель эфирного масла чайного дерева или мяты.
Рецепт: Приготовьте растирку: 100мл барсучьего жира, 30 мл. масла жожоба или зародышей пшеницы, 10 капель эфирного масла лаванды и розмарина, 5 капель эфирного масла чайного дерева или мяты. При бронхите, особенно инфекционном, показаны тепловые растирки или прогревания. Барсучий жир имеет свойства глубоко проникать в кожу, не оставляет жирного налёта и оказывает очень хороший тепловой эффект, при этом тепло сохраняется надолго. Лучше всего растирания делать перед сном.
При бронхите, особенно инфекционном, показаны тепловые растирки или прогревания. Барсучий жир имеет свойства глубоко проникать в кожу, не оставляет жирного налёта и оказывает очень хороший тепловой эффект, при этом тепло сохраняется надолго. Лучше всего растирания делать перед сном. Косметические маски с барсучьим жиром – очень эффективное средство. Кожа после такой маски становиться упругой и нежной, цвет лица улучшается, разглаживаются морщинки. Барсучий жир усиливает циркуляцию крови, улучшает приток крови к поверхности кожи, тем самым помогает быстрее восстановиться кожи (зажить) и улучшает доставку питательных веществ к коже.
Косметические маски с барсучьим жиром – очень эффективное средство. Кожа после такой маски становиться упругой и нежной, цвет лица улучшается, разглаживаются морщинки. Барсучий жир усиливает циркуляцию крови, улучшает приток крови к поверхности кожи, тем самым помогает быстрее восстановиться кожи (зажить) и улучшает доставку питательных веществ к коже. Рецепт: Возьмите 50мл барсучьего жира и масла Ши (какао), 1 ст. ложку масла жожоба или зародышей пшеницы, 8 капель эфирного масла иланга-иланга, 8 капель герани и 5 капель масла розового дерева.
Рецепт: Возьмите 50мл барсучьего жира и масла Ши (какао), 1 ст. ложку масла жожоба или зародышей пшеницы, 8 капель эфирного масла иланга-иланга, 8 капель герани и 5 капель масла розового дерева. При внутреннем применении, барсучий жир имеет следующие противопоказания:
При внутреннем применении, барсучий жир имеет следующие противопоказания:



 Лечение барсучьим жиром от кашля и бронхита а так же другими жирами.
Смотреть видео
Лечение барсучьим жиром от кашля и бронхита а так же другими жирами.
Смотреть видео Барсук – единственный зверёк семейства куньих, который впадает на зиму в спячку, поэтому перед сном он запасет свой жир питательными веществами. Богатый микро- и макроэлементами, витаминами и жирными кислотами барсучий жир стал широко использоваться человеком в лечебных целях для лечения и профилактики патологий ревматического характера, хронических заболеваний суставов, болях в мышцах и травм.
Барсук – единственный зверёк семейства куньих, который впадает на зиму в спячку, поэтому перед сном он запасет свой жир питательными веществами. Богатый микро- и макроэлементами, витаминами и жирными кислотами барсучий жир стал широко использоваться человеком в лечебных целях для лечения и профилактики патологий ревматического характера, хронических заболеваний суставов, болях в мышцах и травм.
 Барсуки, благодаря своей жировой прослойки, способны проспать всю зиму без еды и питья не навредив нисколько своему здоровью.
Барсуки, благодаря своей жировой прослойки, способны проспать всю зиму без еды и питья не навредив нисколько своему здоровью. Барсучий жир, при лечении суставов, активизирует регенерационные функции суставной ткани, снижает боль, уменьшает отёчность. При использовании барсучьего жира в комплексе с другими медикаментами, быстрее восстанавливается двигательная функция пациента и ускоряется время восстановления.
Барсучий жир, при лечении суставов, активизирует регенерационные функции суставной ткани, снижает боль, уменьшает отёчность. При использовании барсучьего жира в комплексе с другими медикаментами, быстрее восстанавливается двигательная функция пациента и ускоряется время восстановления. Барсучий жир, при лечении суставов и мышц, применяется наружно, в виде мази, компрессов и для массажа, вместо массажного масла.
Барсучий жир, при лечении суставов и мышц, применяется наружно, в виде мази, компрессов и для массажа, вместо массажного масла. Компрессы очень неплохо себя зарекомендовали. Необходимо растопить барсучий жир на водяной бане и пропитать им ткань. Затем накладываем ткань на больное место и обёртываем тёплым материалом (шарфом или пледом). Оставляем примерно на 3-4 часа. Такую процедуру проводим несколько раз в сутки.
Компрессы очень неплохо себя зарекомендовали. Необходимо растопить барсучий жир на водяной бане и пропитать им ткань. Затем накладываем ткань на больное место и обёртываем тёплым материалом (шарфом или пледом). Оставляем примерно на 3-4 часа. Такую процедуру проводим несколько раз в сутки. Мази изготавливаются из барсучьего жира, с добавлением других компонентов. Её можно использовать в течение дня. Мази хорошо снимают острую боль и отёчность. Её всегда можно брать с собой и использовать при необходимости в дороги.
Мази изготавливаются из барсучьего жира, с добавлением других компонентов. Её можно использовать в течение дня. Мази хорошо снимают острую боль и отёчность. Её всегда можно брать с собой и использовать при необходимости в дороги.

 Барсук – норное животное, обитающий в нашей полосе и имеет очень широкий рацион питания. В него входит как растительная пища (ягоды, фрукты, корешки, зелень), так и животная (грызуны, птицы, насекомые, ящерицы и др.), поэтому его собственный «запас», а именно жир, обладает очень ценными свойствами. К концу осени барсук прибавляет в весе до 20 кг, в основном за счёт накопленного жира, и благодаря этому жиру, барсук может не вылезать из норы до середины весны без вреда для здоровья.
Барсук – норное животное, обитающий в нашей полосе и имеет очень широкий рацион питания. В него входит как растительная пища (ягоды, фрукты, корешки, зелень), так и животная (грызуны, птицы, насекомые, ящерицы и др.), поэтому его собственный «запас», а именно жир, обладает очень ценными свойствами. К концу осени барсук прибавляет в весе до 20 кг, в основном за счёт накопленного жира, и благодаря этому жиру, барсук может не вылезать из норы до середины весны без вреда для здоровья. Барсучий жир, как лекарственное средство, люди начали использовать около 200 лет назад. Уже тогда отметили его ранозаживляющее и общеукрепляющее действие, его использовали как средство от кашля, для лечения суставов и от полового бессилия. Также, его принимали как поливитаминное средство для поддержания иммунитета и от инфекционных заболеваний.
Барсучий жир, как лекарственное средство, люди начали использовать около 200 лет назад. Уже тогда отметили его ранозаживляющее и общеукрепляющее действие, его использовали как средство от кашля, для лечения суставов и от полового бессилия. Также, его принимали как поливитаминное средство для поддержания иммунитета и от инфекционных заболеваний. В составе барсучьего жира присутствуют все необходимые органические вещества для нормализации обменных процессов, укрепления иммунитета и заживления тканей.
В составе барсучьего жира присутствуют все необходимые органические вещества для нормализации обменных процессов, укрепления иммунитета и заживления тканей.
 Чаще всего барсучий жир используют при бронхитах и кашле, так как он лучше всех жиров выводит мокроту из лёгких и способствует регенерации слизистых. При простудах и кашле его можно использовать двояко: внутрь и наружно. В этом случае процесс выздоровления ускоряется. Растирание грудной клетки и приём столовой ложки барсучьего жира внутрь снимает симптомы простуды буквально в считанные часы. Также он применяется и при других ЛОР-заболеваниях: ларингит, фарингит, отит, ангина.
Чаще всего барсучий жир используют при бронхитах и кашле, так как он лучше всех жиров выводит мокроту из лёгких и способствует регенерации слизистых. При простудах и кашле его можно использовать двояко: внутрь и наружно. В этом случае процесс выздоровления ускоряется. Растирание грудной клетки и приём столовой ложки барсучьего жира внутрь снимает симптомы простуды буквально в считанные часы. Также он применяется и при других ЛОР-заболеваниях: ларингит, фарингит, отит, ангина. Наружное применение эффективно для растирок или компрессов при бронхо-лёгочных заболеваниях, кашле, в качестве согревающего средства после переохлаждения, для снятия болей и для лечения суставов, при ревматизме, мышечной невралгии, миозите, при ушибах или растяжениях, а также в качестве косметического средства: маски, крема, лечение кожных расстройств, порезов, ожогов, обморожений, после укусов насекомых и т.д. В данном случае барсучий жир можно использовать как в чистом виде, так и совместно с другими препаратами или продуктами. Например, для растирки грудной клетки барсучий жир можно смешать с мёдом, особенно это полезно для детей. Это даст дополнительный лечебный и согревающий эффект.
Наружное применение эффективно для растирок или компрессов при бронхо-лёгочных заболеваниях, кашле, в качестве согревающего средства после переохлаждения, для снятия болей и для лечения суставов, при ревматизме, мышечной невралгии, миозите, при ушибах или растяжениях, а также в качестве косметического средства: маски, крема, лечение кожных расстройств, порезов, ожогов, обморожений, после укусов насекомых и т.д. В данном случае барсучий жир можно использовать как в чистом виде, так и совместно с другими препаратами или продуктами. Например, для растирки грудной клетки барсучий жир можно смешать с мёдом, особенно это полезно для детей. Это даст дополнительный лечебный и согревающий эффект. Внутренний приём также осуществляется как в чистом виде, так и с добавлением других компонентов. Есть множество рецептов применения барсучьего жира. С ними Вы можете ознакомиться здесь: (Барсучий жир, применение и рецепты).
Внутренний приём также осуществляется как в чистом виде, так и с добавлением других компонентов. Есть множество рецептов применения барсучьего жира. С ними Вы можете ознакомиться здесь: (Барсучий жир, применение и рецепты).
 Барсучий жир является антиаллергенным продуктом и практически не имеет противопоказаний. Но есть индивидуальная непереносимость и ограничения для применения.
Барсучий жир является антиаллергенным продуктом и практически не имеет противопоказаний. Но есть индивидуальная непереносимость и ограничения для применения.




 При вирусном поражении дыхательных путей, воспалительный процесс может способствовать разрушению слизистой оболочки
При вирусном поражении дыхательных путей, воспалительный процесс может способствовать разрушению слизистой оболочки Воспаление гортани нередко является причиной аллергических реакций
Воспаление гортани нередко является причиной аллергических реакций Одной из самых распространённых причин сухости и кашля является курение табака
Одной из самых распространённых причин сухости и кашля является курение табака При закладывании носа дышать становится затруднительно. Задача упрощается, когда дыхание начинает происходить через рот
При закладывании носа дышать становится затруднительно. Задача упрощается, когда дыхание начинает происходить через рот Синдром Шегрена – это системное заболевание, при котором нарушается функциональность слюнных, слезных и секретирующих желез
Синдром Шегрена – это системное заболевание, при котором нарушается функциональность слюнных, слезных и секретирующих желез Функционирование слюнных желез играет важнейшую роль в пищеварении, обмене веществ, а также возможности разговаривать. При их воспалении происходят серьезные нарушения
Функционирование слюнных желез играет важнейшую роль в пищеварении, обмене веществ, а также возможности разговаривать. При их воспалении происходят серьезные нарушения При воспалительных процессах снижается функция почек, это прямым образом связано с сухостью и неприятным вкусом во рту
При воспалительных процессах снижается функция почек, это прямым образом связано с сухостью и неприятным вкусом во рту Основная причина фарингита может скрываться в дыхании загрязненным воздухом или во влиянии алкоголя и табака
Основная причина фарингита может скрываться в дыхании загрязненным воздухом или во влиянии алкоголя и табака «Кагоцел» – противовирусное средство, имеющее в составе соль сополимера
«Кагоцел» – противовирусное средство, имеющее в составе соль сополимера Помогут спасти положение лекарственные травы. Среди них в большей степени выбирают шалфей, ромашку, эвкалипт, лекарственный чабрец, календулу
Помогут спасти положение лекарственные травы. Среди них в большей степени выбирают шалфей, ромашку, эвкалипт, лекарственный чабрец, календулу






 Сухость и першение в горле – симптомы, которые бывают началом простудного заболевания, вызывают нагрузку на глотку и гортань или возникают по причине продолжительного сухого кашля.
Сухость и першение в горле – симптомы, которые бывают началом простудного заболевания, вызывают нагрузку на глотку и гортань или возникают по причине продолжительного сухого кашля.




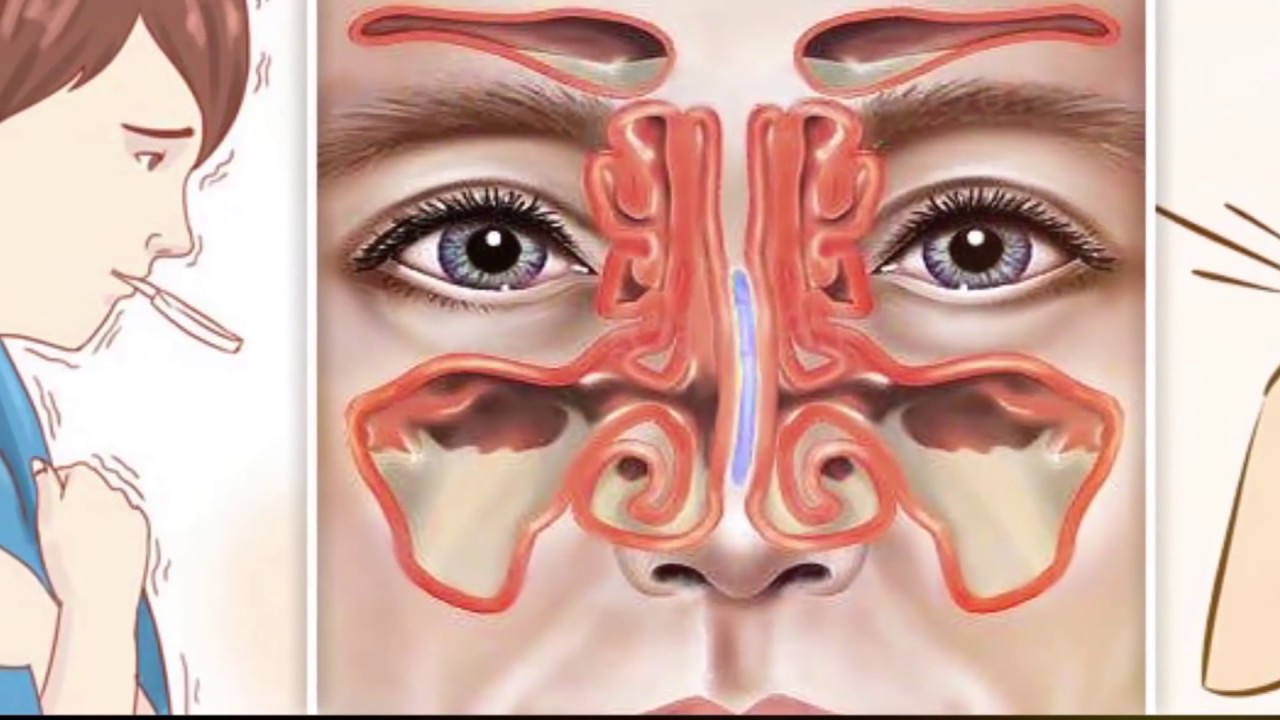 Также применяют противоотечное средство, чтобы улучшить отток гноя из пазухи. Затем ЛОР-врач иглой выполняет прокол в верхней части нижнего носового хода, вводя иглу в перегородку между носом и пазухой. Пациент в этот момент может услышать легкий хрустящий звук — это нормально. Врач присоединяет к игле шприц и удаляет гной. Если гной слишком густой и выходит плохо, врач промывает пазуху физраствором, вводя его через иглу в прокол. В этом случае гной выходит через нос, естественным путем (врач наклоняет голову пациента вниз). В случае сильного неснимаемого отёка, врач вводит в пазуху вторую иглу для вывода физраствора с содержимым пазухи. После промывания в пазуху вводится антисептик или антибиотик, затем игла извлекается.
Также применяют противоотечное средство, чтобы улучшить отток гноя из пазухи. Затем ЛОР-врач иглой выполняет прокол в верхней части нижнего носового хода, вводя иглу в перегородку между носом и пазухой. Пациент в этот момент может услышать легкий хрустящий звук — это нормально. Врач присоединяет к игле шприц и удаляет гной. Если гной слишком густой и выходит плохо, врач промывает пазуху физраствором, вводя его через иглу в прокол. В этом случае гной выходит через нос, естественным путем (врач наклоняет голову пациента вниз). В случае сильного неснимаемого отёка, врач вводит в пазуху вторую иглу для вывода физраствора с содержимым пазухи. После промывания в пазуху вводится антисептик или антибиотик, затем игла извлекается.


 Образуется воспаление в пазухе, сопровождающееся такими симптомами, как боль в проекции пазухи, гнойные выделения из носа, интоксикация организма (повышение температуры тела, слабость).
Образуется воспаление в пазухе, сопровождающееся такими симптомами, как боль в проекции пазухи, гнойные выделения из носа, интоксикация организма (повышение температуры тела, слабость). Любая простуда может спровоцировать новое обострение. Такой человек может страдать от воспаления пазух всю жизнь, становясь постоянным «клиентом» ЛОР-врачей.
Любая простуда может спровоцировать новое обострение. Такой человек может страдать от воспаления пазух всю жизнь, становясь постоянным «клиентом» ЛОР-врачей.

 В редких случаях стероиды вызывают язвы желудочно-кишечного тракта, которые могут сопровождаться рвотой, диареей, снижением аппетита, примесью крови в кале или черным дегтеобразным калом. Если вы заметили какие-либо из этих симптомов, обязательно сообщите своему ветеринарному врачу. Прием стероидных препаратов нельзя прекращать резко, так как это может привести к угрожающей жизни реакции (аддисоническому кризу), следовательно, изменение дозы этих препаратов должно проводиться только под наблюдением ветеринарного врача.
В редких случаях стероиды вызывают язвы желудочно-кишечного тракта, которые могут сопровождаться рвотой, диареей, снижением аппетита, примесью крови в кале или черным дегтеобразным калом. Если вы заметили какие-либо из этих симптомов, обязательно сообщите своему ветеринарному врачу. Прием стероидных препаратов нельзя прекращать резко, так как это может привести к угрожающей жизни реакции (аддисоническому кризу), следовательно, изменение дозы этих препаратов должно проводиться только под наблюдением ветеринарного врача. В случае если у вашего питомца аллергический ринит, то мы рекомендуем попробовать меры контроля окружающей среды, как для людей с аллергиями (использование очистителей воздуха, избегание мест, провоцирующих аллергию). Возможно назначение специфических медикаментов в зависимости от пациента.
В случае если у вашего питомца аллергический ринит, то мы рекомендуем попробовать меры контроля окружающей среды, как для людей с аллергиями (использование очистителей воздуха, избегание мест, провоцирующих аллергию). Возможно назначение специфических медикаментов в зависимости от пациента. Часто требуется курс лечения длительность 3 – 12 месяцев и даже дольше.
Часто требуется курс лечения длительность 3 – 12 месяцев и даже дольше. К сожалению, микоплазмы очень плохо растут в культуре, поэтому отрицательный результат микробиологического посева не исключает микоплазменную инфекцию. Лишь определенные типы антибиотиков способны убить микоплазмы. К ним относятся: азитромицин (зитромакс), доксициклин и энрофлоксацин (байтрил).
К сожалению, микоплазмы очень плохо растут в культуре, поэтому отрицательный результат микробиологического посева не исключает микоплазменную инфекцию. Лишь определенные типы антибиотиков способны убить микоплазмы. К ним относятся: азитромицин (зитромакс), доксициклин и энрофлоксацин (байтрил).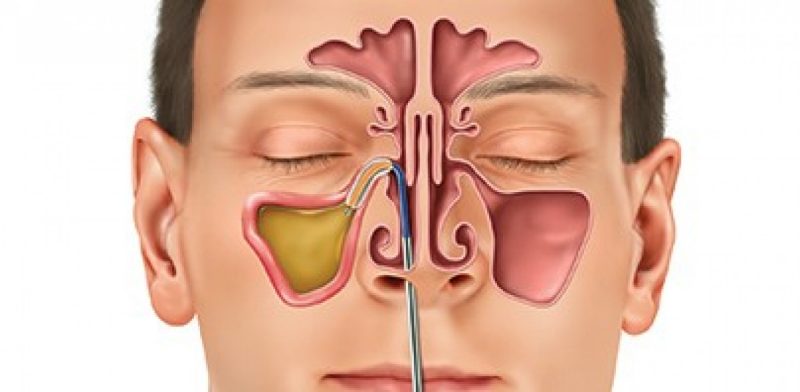 Диагноз можно поставить на основании выделения вируса. Для лечения можно применять добавку L-лизина.
Диагноз можно поставить на основании выделения вируса. Для лечения можно применять добавку L-лизина. Иногда инородный материал можно увидеть при риноскопии. В некоторых случаях посторонние предметы удается извлечь из носа с помощью захватывающих инструментов или промывания. Для промывания в нос животного, находящегося под наркозом, вводится жидкость (физиологический раствор). Иногда для обнаружения инородного материала требуются визуальные методы обследования: КТ или МРТ.
Иногда инородный материал можно увидеть при риноскопии. В некоторых случаях посторонние предметы удается извлечь из носа с помощью захватывающих инструментов или промывания. Для промывания в нос животного, находящегося под наркозом, вводится жидкость (физиологический раствор). Иногда для обнаружения инородного материала требуются визуальные методы обследования: КТ или МРТ. При наличии системных заболеваний может потребоваться изменить препараты, использующиеся для наркоза.
При наличии системных заболеваний может потребоваться изменить препараты, использующиеся для наркоза.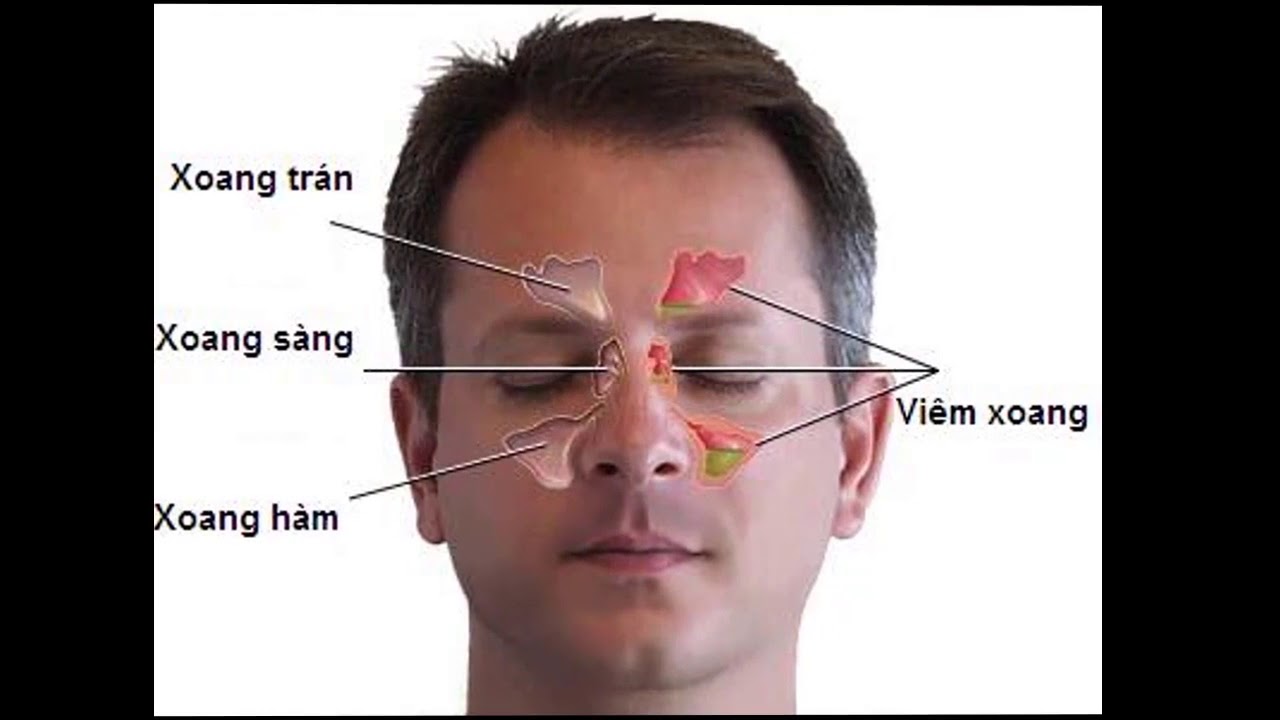 Если вовремя не очистить пазухи носа, то воспаление может распространиться на лобные пазухи, что чревато менингитом и летальным исходом. Именно поэтому очищение пазух носа нужно проводить, как только из них начинает выделяться слизь зеленоватого или желтого оттенка. Скопившийся гной вызывает интоксикацию организма и ухудшение самочувствия. Больной может лишиться трудоспособности на несколько дней. Рассмотрим, как прочистить носовые пазухи в домашних условиях и удалить слизь из лобных пазух.
Если вовремя не очистить пазухи носа, то воспаление может распространиться на лобные пазухи, что чревато менингитом и летальным исходом. Именно поэтому очищение пазух носа нужно проводить, как только из них начинает выделяться слизь зеленоватого или желтого оттенка. Скопившийся гной вызывает интоксикацию организма и ухудшение самочувствия. Больной может лишиться трудоспособности на несколько дней. Рассмотрим, как прочистить носовые пазухи в домашних условиях и удалить слизь из лобных пазух.
 Игла для этого не используется. Перед тем как начать удаление гноя из гайморовых пазух, все перечисленные предметы необходимо очистить от грязи, вымыть с мылом и обдать кипятком. Если есть медицинский спирт, то части, которые будут контактировать с мягкими тканями, нужно им обработать. Поскольку при проведении процедуры будет разбрызгиваться значительное количество влаги, проводить ее нужно над раковиной или ванной, имея при себе носовой платок.
Игла для этого не используется. Перед тем как начать удаление гноя из гайморовых пазух, все перечисленные предметы необходимо очистить от грязи, вымыть с мылом и обдать кипятком. Если есть медицинский спирт, то части, которые будут контактировать с мягкими тканями, нужно им обработать. Поскольку при проведении процедуры будет разбрызгиваться значительное количество влаги, проводить ее нужно над раковиной или ванной, имея при себе носовой платок. Он должен попасть в полость самотеком.
Он должен попасть в полость самотеком.

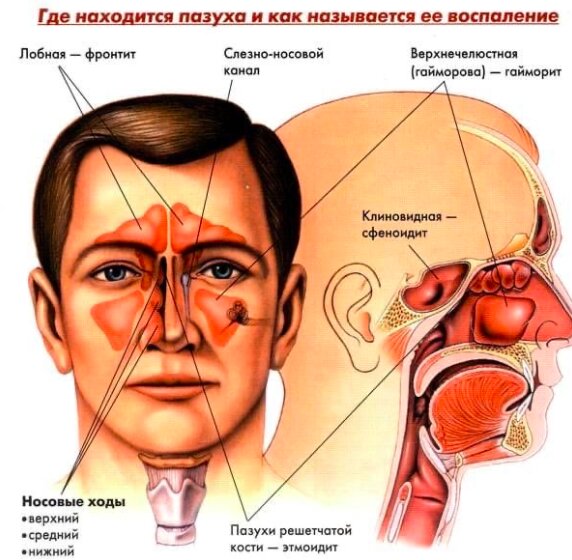




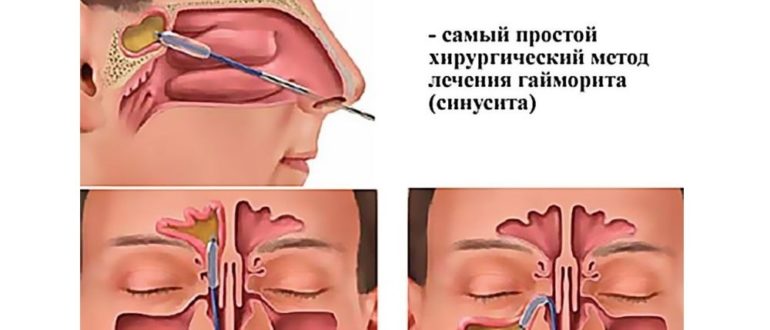 Закономерно выздоровление от ОРВИ наступает в течение недели. Здесь же болезнь может длиться до 2 недель.
Закономерно выздоровление от ОРВИ наступает в течение недели. Здесь же болезнь может длиться до 2 недель. Какими бы ни были ваши триггеры, симптомы могут до вас дойти.
Какими бы ни были ваши триггеры, симптомы могут до вас дойти.
 Они выпускаются в виде назальных спреев, таких как нафазолин (Privine), оксиметазолин (Afrin, Dristan, Nostrilla, Vicks Sinus Nasal Spray) или фенилэфрин (Neo-Synephrine, Sinex, Rhinall).Они также выпускаются в виде таблеток, таких как фенилэфрин (Судафед PE и другие) и псевдоэфедрин (Судафед).
Они выпускаются в виде назальных спреев, таких как нафазолин (Privine), оксиметазолин (Afrin, Dristan, Nostrilla, Vicks Sinus Nasal Spray) или фенилэфрин (Neo-Synephrine, Sinex, Rhinall).Они также выпускаются в виде таблеток, таких как фенилэфрин (Судафед PE и другие) и псевдоэфедрин (Судафед).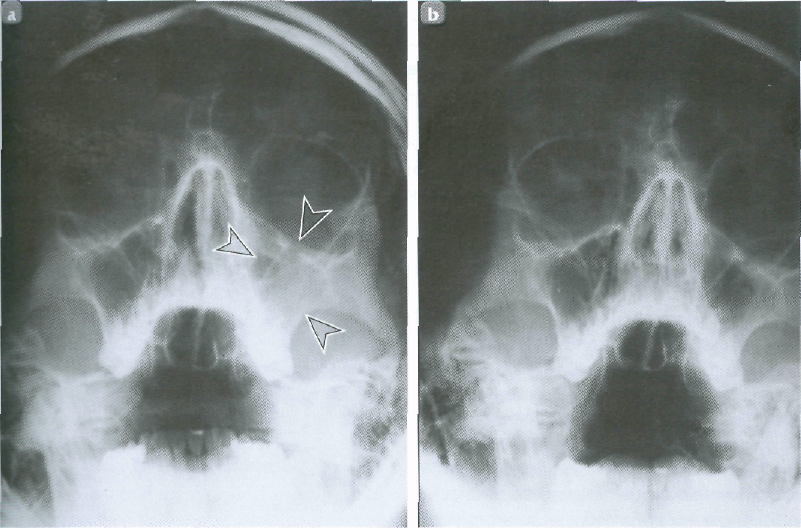
 png
png
 »).
»). 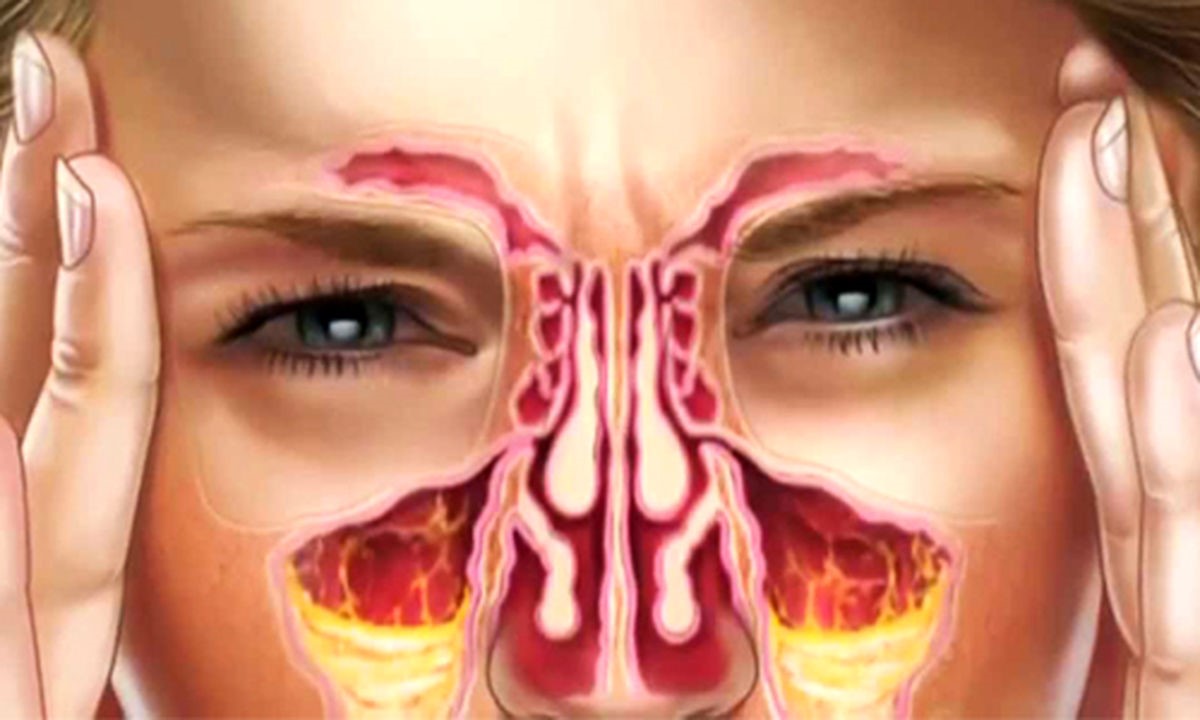 Отправляя свою информацию выше, вы соглашаетесь с тем, что предоставляемая вами информация будет регулироваться Политикой конфиденциальности нашего сайта.
Отправляя свою информацию выше, вы соглашаетесь с тем, что предоставляемая вами информация будет регулироваться Политикой конфиденциальности нашего сайта.
 Налейте кипяток из чайника в большую миску или таз и поставьте на стол. Сядьте на стул у стола и положите лицо на миску. Дышите нормально 5-10 минут. Кроме того, вы можете купить паровой стакан в аптеке. Это пластиковый стаканчик с крышкой и маской. Вы наливаете в чашку кипяток, закрываете крышку и маску, а затем вдыхаете пар через маску. Для маленьких детей самый безопасный метод паровых ингаляций — в ванной. Закройте дверь, а затем включите горячий душ и / или горячие краны.Сядьте с ребенком (вне душа, так как вы хотите, чтобы вода была очень горячей) и посмотрите книгу или поиграйте с игрушкой в течение 5–10 минут.
Налейте кипяток из чайника в большую миску или таз и поставьте на стол. Сядьте на стул у стола и положите лицо на миску. Дышите нормально 5-10 минут. Кроме того, вы можете купить паровой стакан в аптеке. Это пластиковый стаканчик с крышкой и маской. Вы наливаете в чашку кипяток, закрываете крышку и маску, а затем вдыхаете пар через маску. Для маленьких детей самый безопасный метод паровых ингаляций — в ванной. Закройте дверь, а затем включите горячий душ и / или горячие краны.Сядьте с ребенком (вне душа, так как вы хотите, чтобы вода была очень горячей) и посмотрите книгу или поиграйте с игрушкой в течение 5–10 минут. Все это делает грязь, блокирующую нос, более жидкой, и она легче стекает.
Все это делает грязь, блокирующую нос, более жидкой, и она легче стекает. Дети в возрасте от 6 до 12 лет могут использовать их до пяти дней, если ни один из вышеперечисленных вариантов не помог.
Дети в возрасте от 6 до 12 лет могут использовать их до пяти дней, если ни один из вышеперечисленных вариантов не помог.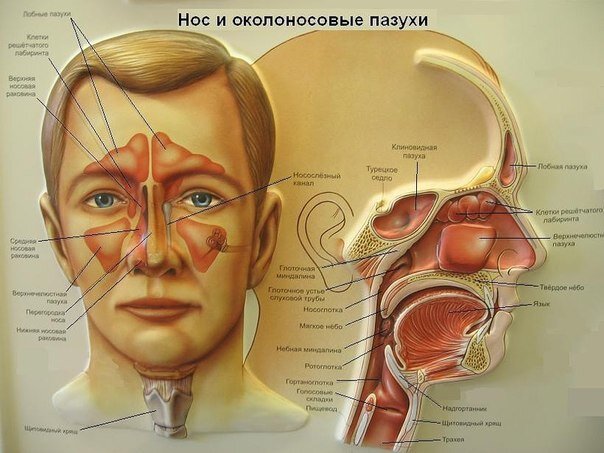 Стероидные спреи уменьшают опухоль внутри носа.Спрей следует наносить непосредственно на внутреннюю часть носа. Стероидные назальные спреи безопасны для использования взрослыми в течение длительного времени, если это необходимо. Есть несколько типов стероидных спреев, и они бывают разных производителей. Некоторые из них можно купить в аптеках или супермаркетах; для других вам понадобится рецепт. Перед использованием стероидного спрея от заложенности носа обязательно проконсультируйтесь с врачом или фармацевтом. Дополнительную информацию см. В отдельной брошюре «Стероидные назальные спреи».
Стероидные спреи уменьшают опухоль внутри носа.Спрей следует наносить непосредственно на внутреннюю часть носа. Стероидные назальные спреи безопасны для использования взрослыми в течение длительного времени, если это необходимо. Есть несколько типов стероидных спреев, и они бывают разных производителей. Некоторые из них можно купить в аптеках или супермаркетах; для других вам понадобится рецепт. Перед использованием стероидного спрея от заложенности носа обязательно проконсультируйтесь с врачом или фармацевтом. Дополнительную информацию см. В отдельной брошюре «Стероидные назальные спреи». Исследования показали, что ваша иммунная система более активна ночью. Что еще хуже, у вас нет отвлекающих факторов, поэтому ваш разум имеет тенденцию сосредотачиваться на ощущениях вашего тела. Старайтесь спать с приподнятой головой, при необходимости используйте дополнительную подушку.Паровые ингаляции перед сном могут быть полезны. Держите спальню в прохладе. Некоторые люди считают, что на них действует сухой воздух; использование увлажнителя воздуха в спальне может помочь.
Исследования показали, что ваша иммунная система более активна ночью. Что еще хуже, у вас нет отвлекающих факторов, поэтому ваш разум имеет тенденцию сосредотачиваться на ощущениях вашего тела. Старайтесь спать с приподнятой головой, при необходимости используйте дополнительную подушку.Паровые ингаляции перед сном могут быть полезны. Держите спальню в прохладе. Некоторые люди считают, что на них действует сухой воздух; использование увлажнителя воздуха в спальне может помочь.
 Вы можете использовать противозастойное лекарство от заложенного носа. Дополнительную информацию см. В отдельной брошюре «Простуда (инфекции верхних дыхательных путей)».
Вы можете использовать противозастойное лекарство от заложенного носа. Дополнительную информацию см. В отдельной брошюре «Простуда (инфекции верхних дыхательных путей)». См. Дополнительную информацию в отдельной брошюре «Сенная лихорадка».
См. Дополнительную информацию в отдельной брошюре «Сенная лихорадка».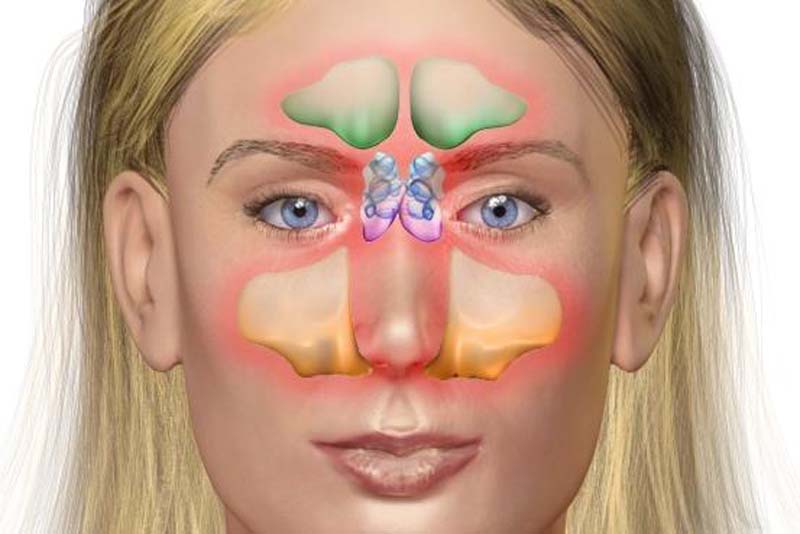 Для уменьшения полипов обычно используются стероидные капли в нос. Иногда требуется операция. Носовые полипы часто возвращаются после лечения, поэтому иногда ежедневно используются стероидные назальные спреи, чтобы предотвратить их повторное появление. Дополнительную информацию см. В отдельной брошюре «Носовые полипы».
Для уменьшения полипов обычно используются стероидные капли в нос. Иногда требуется операция. Носовые полипы часто возвращаются после лечения, поэтому иногда ежедневно используются стероидные назальные спреи, чтобы предотвратить их повторное появление. Дополнительную информацию см. В отдельной брошюре «Носовые полипы».
 Вам следует подумать о том, чтобы обратиться к врачу, если:
Вам следует подумать о том, чтобы обратиться к врачу, если: Часто это вызвано вирусом простуды или различными видами аллергии. Это также может быть вызвано гормональными изменениями во время беременности или даже физическими упражнениями.
Часто это вызвано вирусом простуды или различными видами аллергии. Это также может быть вызвано гормональными изменениями во время беременности или даже физическими упражнениями.
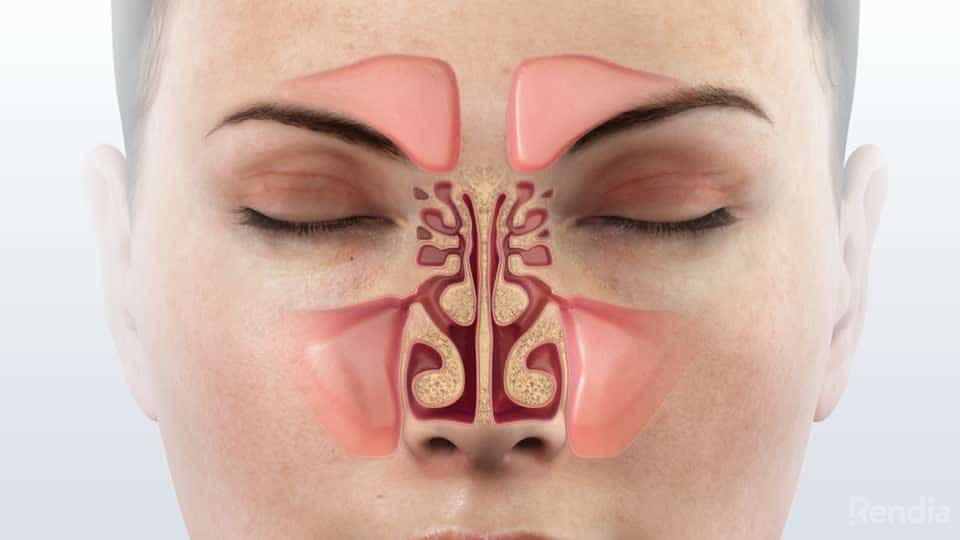
 Он безопасен для многих людей, но исследования его эффективности дали неоднозначные результаты.Некоторые исследования показали, что он не очень эффективен при лечении заложенности.
Он безопасен для многих людей, но исследования его эффективности дали неоднозначные результаты.Некоторые исследования показали, что он не очень эффективен при лечении заложенности. Однако вам следует обратиться к врачу, если:
Однако вам следует обратиться к врачу, если: Это может сохраняться, даже когда вы чувствуете себя лучше, и кажется, что вы тратите большую часть своего недельного бюджета на салфетки.
Это может сохраняться, даже когда вы чувствуете себя лучше, и кажется, что вы тратите большую часть своего недельного бюджета на салфетки.
 Дж. вы пьете или намазываете дезинфицирующее средство для рук, вы обязательно простудитесь хотя бы раз в этом году. Что ж, вам повезло: мы только что наткнулись на хитрый трюк из Prevention , который обещает очистить ваши носовые пазухи за секунды без капель от кашля или увлажнителей.
Дж. вы пьете или намазываете дезинфицирующее средство для рук, вы обязательно простудитесь хотя бы раз в этом году. Что ж, вам повезло: мы только что наткнулись на хитрый трюк из Prevention , который обещает очистить ваши носовые пазухи за секунды без капель от кашля или увлажнителей. Вы можете найти то же содержимое в другом формате или найти дополнительную информацию на их веб-сайте.
Вы можете найти то же содержимое в другом формате или найти дополнительную информацию на их веб-сайте. Поскольку недостаток сна может повлиять на все, от нашей концентрации до настроения, очень важно выяснить, что вызывает заложенность, а затем бороться с этим.
Поскольку недостаток сна может повлиять на все, от нашей концентрации до настроения, очень важно выяснить, что вызывает заложенность, а затем бороться с этим.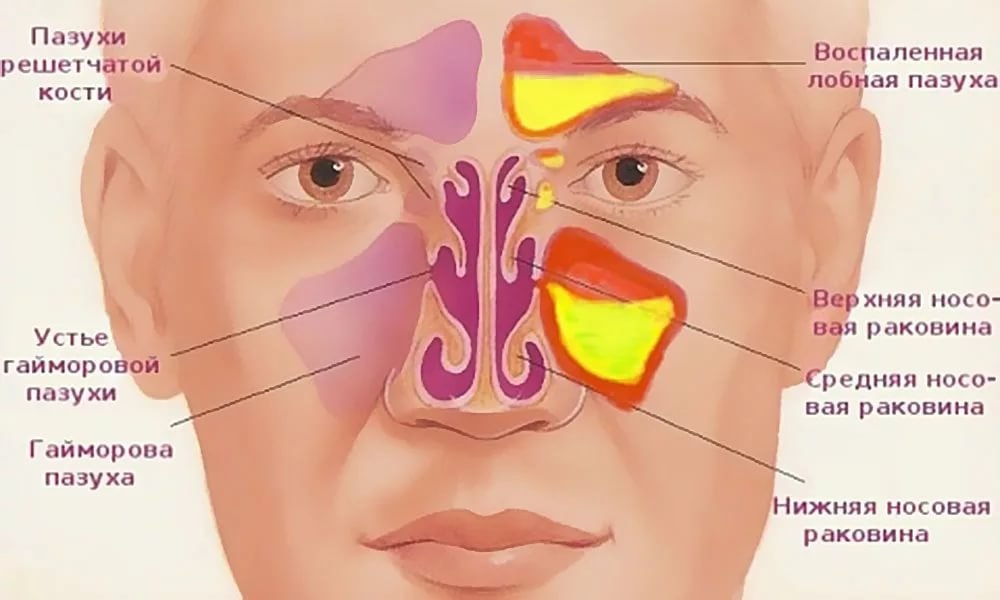
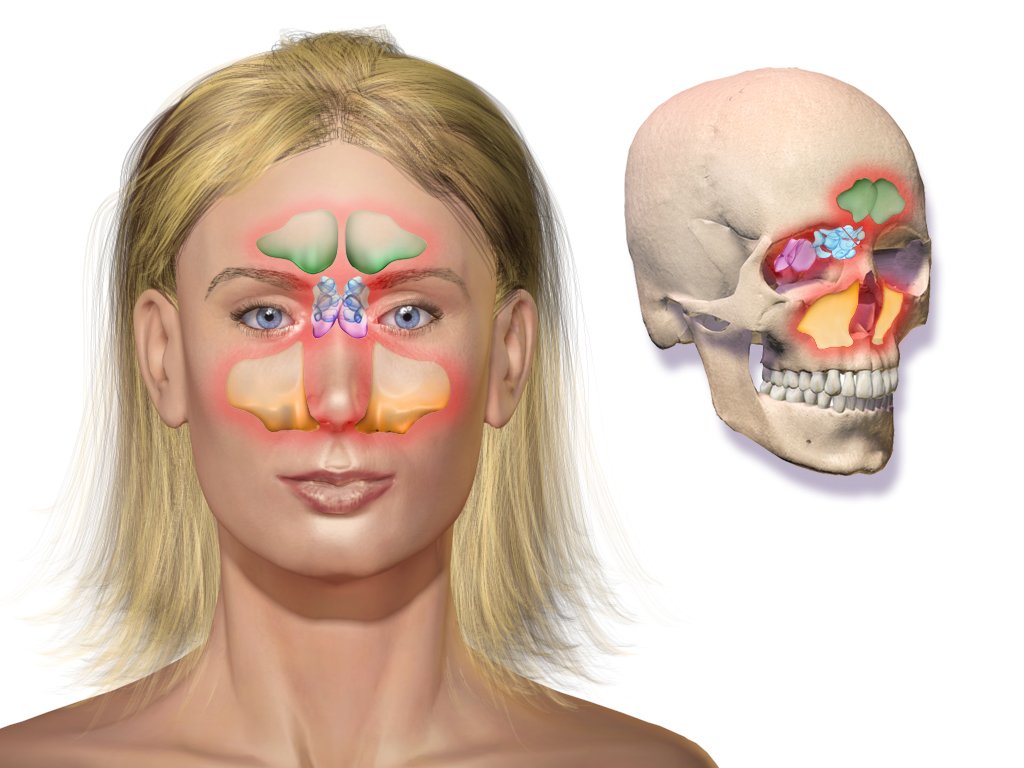
 Физическое препятствие
Физическое препятствие Кроме того, если вы страдаете астмой, заложенный нос во время беременности станет чем-то лишним.
Кроме того, если вы страдаете астмой, заложенный нос во время беременности станет чем-то лишним. В то же время может развиться воспаление, и вместе эти факторы затрудняют дренирование носа. Это приводит к ощущению заложенности носа. Эта проблема может сохраняться даже после того, как первичная жизненно важная инфекция прошла, что делает нас более уязвимыми для вторичных инфекций, таких как инфекции среднего уха. Они также могут вызвать заложенность в ушах, носу и горле.
В то же время может развиться воспаление, и вместе эти факторы затрудняют дренирование носа. Это приводит к ощущению заложенности носа. Эта проблема может сохраняться даже после того, как первичная жизненно важная инфекция прошла, что делает нас более уязвимыми для вторичных инфекций, таких как инфекции среднего уха. Они также могут вызвать заложенность в ушах, носу и горле. Чем сильнее давление на тонкие кровеносные сосуды носовых ходов, тем сильнее мы ощущаем закупорку.
Чем сильнее давление на тонкие кровеносные сосуды носовых ходов, тем сильнее мы ощущаем закупорку. Сон на спине способствует накоплению слизи, которая не только затрудняет сон, но и может способствовать храпу.
Сон на спине способствует накоплению слизи, которая не только затрудняет сон, но и может способствовать храпу.
 Сохранение гидратации важно, поэтому не забывайте пить немного воды перед сном. Если вы подозреваете, что вирусная инфекция лежит в основе по этой причине наш успокаивающий горячий напиток с эхинацеей также может способствовать вашему выздоровлению и является прекрасным вариантом на вечер ».
Сохранение гидратации важно, поэтому не забывайте пить немного воды перед сном. Если вы подозреваете, что вирусная инфекция лежит в основе по этой причине наш успокаивающий горячий напиток с эхинацеей также может способствовать вашему выздоровлению и является прекрасным вариантом на вечер ».
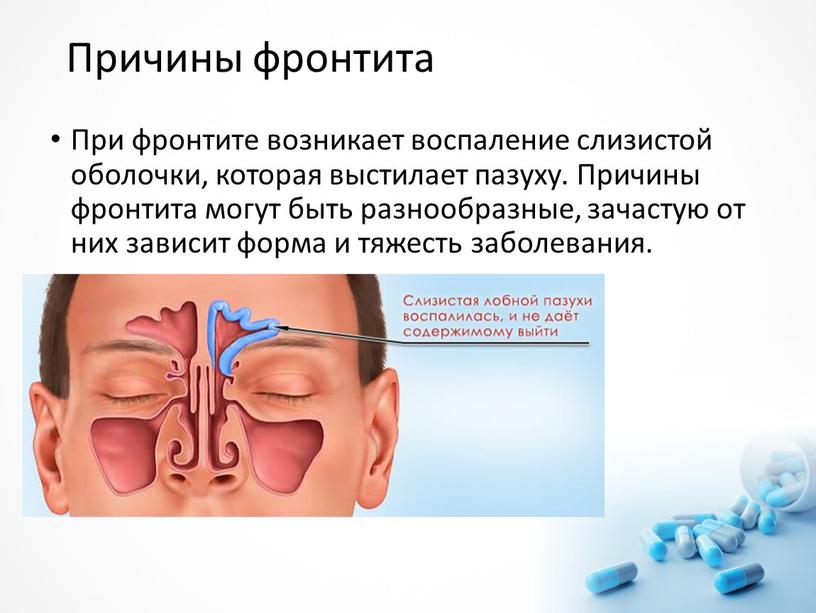 Полоскание с помощью нети-пота
Полоскание с помощью нети-пота 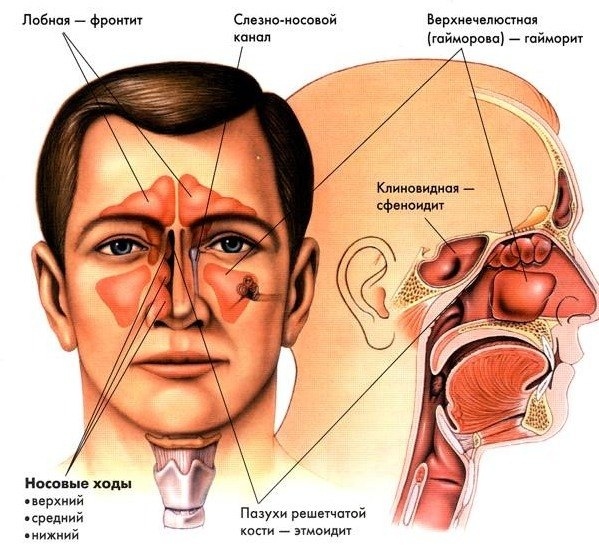 Нанести назальные полоски
Нанести назальные полоски 
 Расположение глоточной миндалины.
Расположение глоточной миндалины.





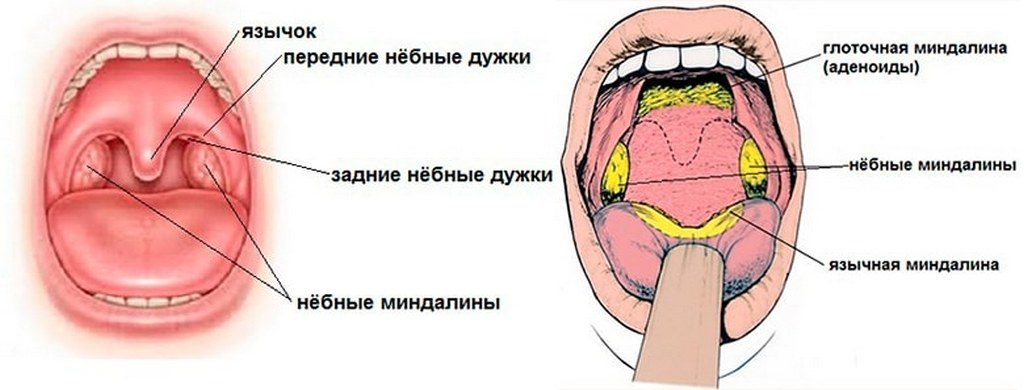
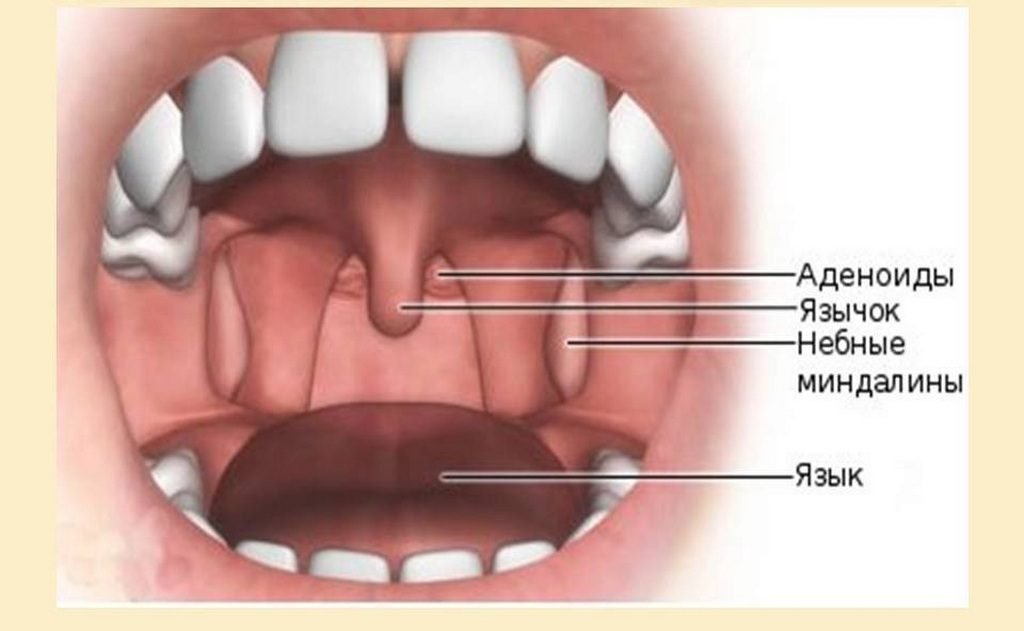
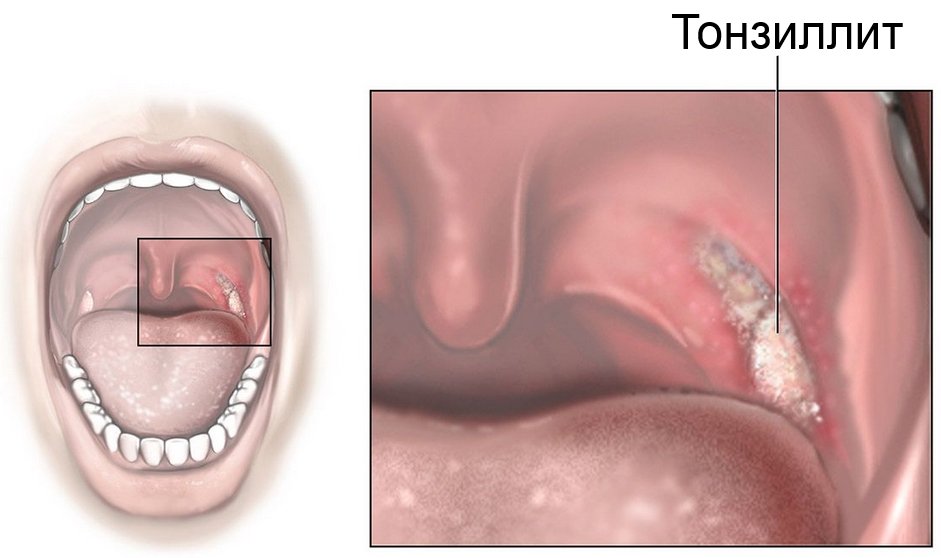


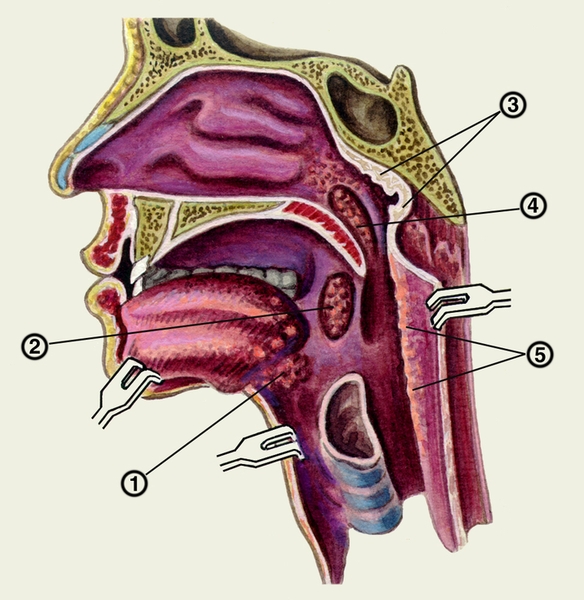



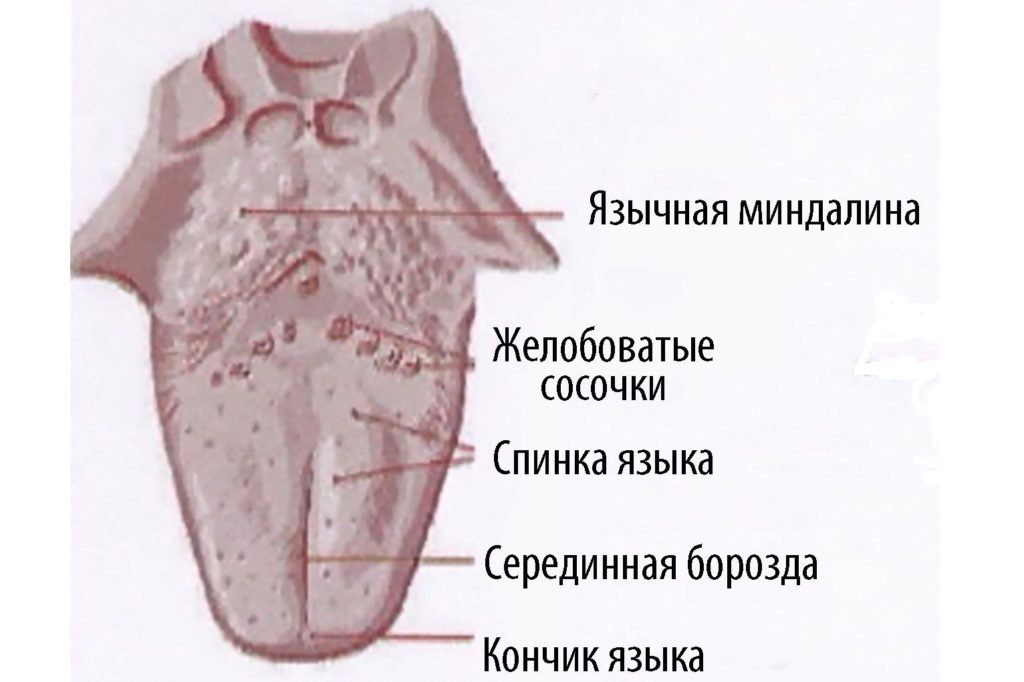





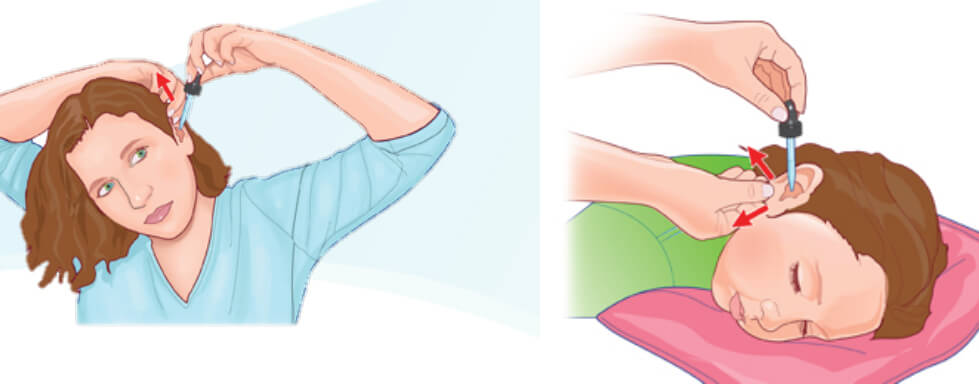
 Исключение — те, кто носит контактные линзы.
Исключение — те, кто носит контактные линзы. Потом, если нужно, повторить процедуру с другим ухом.
Потом, если нужно, повторить процедуру с другим ухом.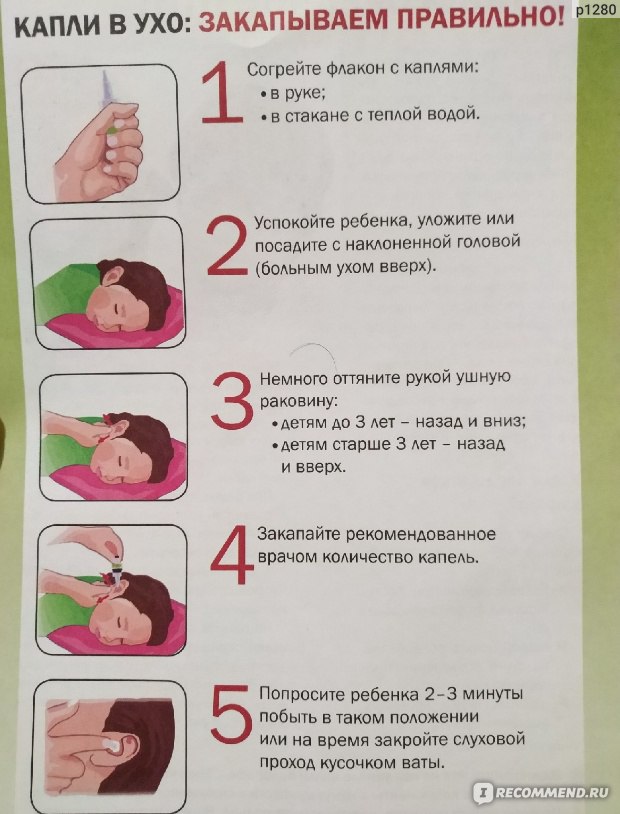 Затем немного наклоните голову кота, чтобы он мог поморгать, а лекарство распределилось по глазному яблоку.
Затем немного наклоните голову кота, чтобы он мог поморгать, а лекарство распределилось по глазному яблоку.

 Прежде чем приступить к лечению, нужно как можно подробней узнать, как правильно закапывать капли в уши.
Прежде чем приступить к лечению, нужно как можно подробней узнать, как правильно закапывать капли в уши.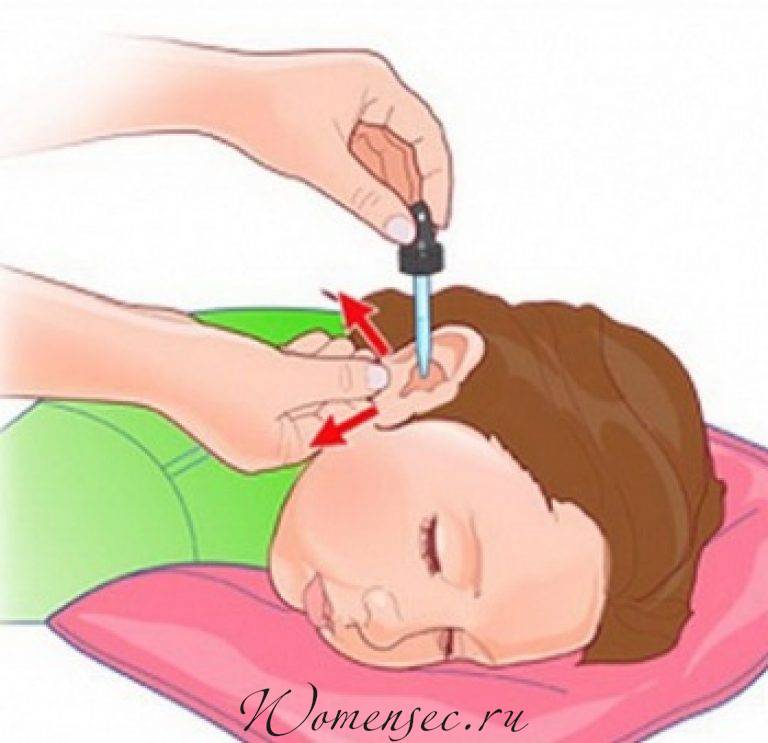
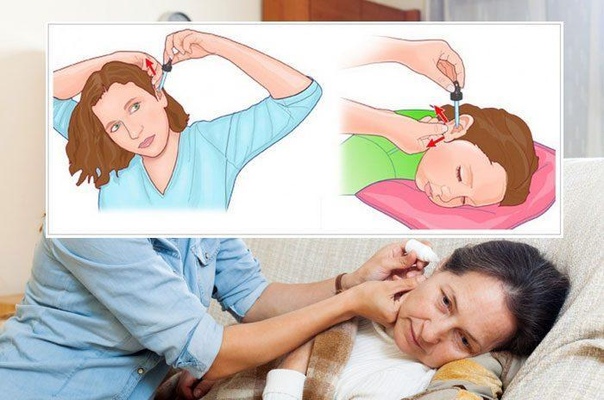
 Причем надо иметь в виду, что иногда бывает трудно уговорить или заставить малыша находиться в одном положении: дети бывают непослушными и капризными. Поэтому взрослый, помогающий закапывающему человеку, должен мягко, без излишнего давления, положить обе руки по сторонам головы лежащего на боку ребенка. Благодаря этому кроха не сможет неожиданно дернуть головой в сторону или попытаться встать.
Причем надо иметь в виду, что иногда бывает трудно уговорить или заставить малыша находиться в одном положении: дети бывают непослушными и капризными. Поэтому взрослый, помогающий закапывающему человеку, должен мягко, без излишнего давления, положить обе руки по сторонам головы лежащего на боку ребенка. Благодаря этому кроха не сможет неожиданно дернуть головой в сторону или попытаться встать.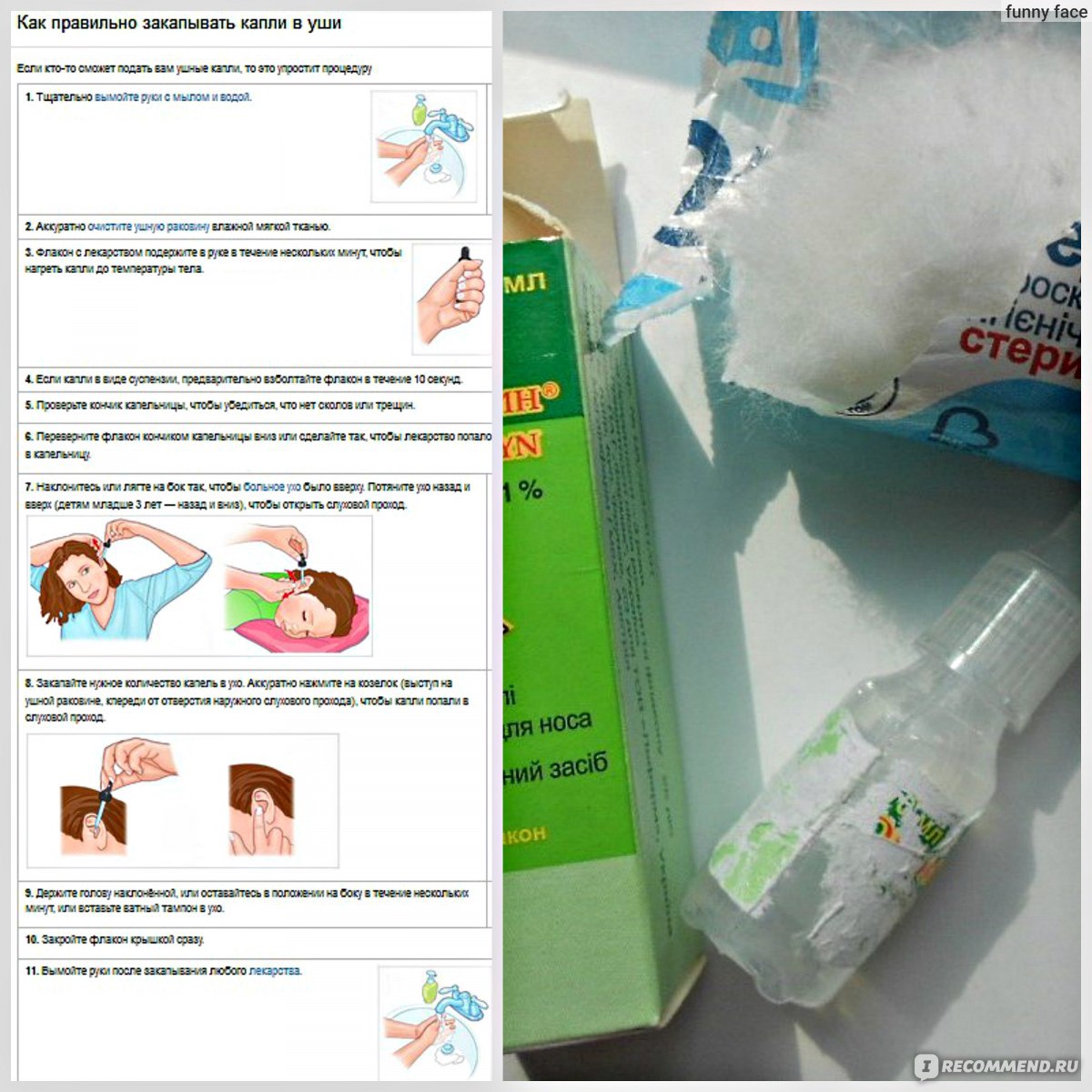 Грудничка нужно запеленать так, чтобы его ручки были под одеялом. Это не только успокоит малыша во время закапывания, но и хорошо убаюкает. Но помощь другого человека понадобится и здесь, чтобы придержать голову.
Грудничка нужно запеленать так, чтобы его ручки были под одеялом. Это не только успокоит малыша во время закапывания, но и хорошо убаюкает. Но помощь другого человека понадобится и здесь, чтобы придержать голову.
 Но всегда нужно помнить – никогда нельзя применять ушные капли для закапывания глаз. Иногда возможно закапывание капель в нос, глаза и уши лекарство из одного флакона. К таким средствам относится стероидный препарат Бетнезол, снимающий воспаление.
Но всегда нужно помнить – никогда нельзя применять ушные капли для закапывания глаз. Иногда возможно закапывание капель в нос, глаза и уши лекарство из одного флакона. К таким средствам относится стероидный препарат Бетнезол, снимающий воспаление. Оба вещества смешиваются и оседают на стенках слуховых проходов, препятствуя всасыванию капель. Чтобы лекарственные препараты работали, как следует, нужно тщательно очищать уши перед закапыванием, но у этой процедуры есть нюансы.
Оба вещества смешиваются и оседают на стенках слуховых проходов, препятствуя всасыванию капель. Чтобы лекарственные препараты работали, как следует, нужно тщательно очищать уши перед закапыванием, но у этой процедуры есть нюансы.
 Козелок при надавливании помогает раствору проникнуть как можно глубже.
Козелок при надавливании помогает раствору проникнуть как можно глубже. Поэтому важно своевременно лечить кариес и болезни носоглотки, посещать отоларинголога при первых симптомах воспаления и правильно использовать ушные капли.
Поэтому важно своевременно лечить кариес и болезни носоглотки, посещать отоларинголога при первых симптомах воспаления и правильно использовать ушные капли.  Вытереть насухо чистым полотенцем. Инструкция по применению предусматривает, что пипетку надо прокипятить для стерильности инструмента.
Вытереть насухо чистым полотенцем. Инструкция по применению предусматривает, что пипетку надо прокипятить для стерильности инструмента.
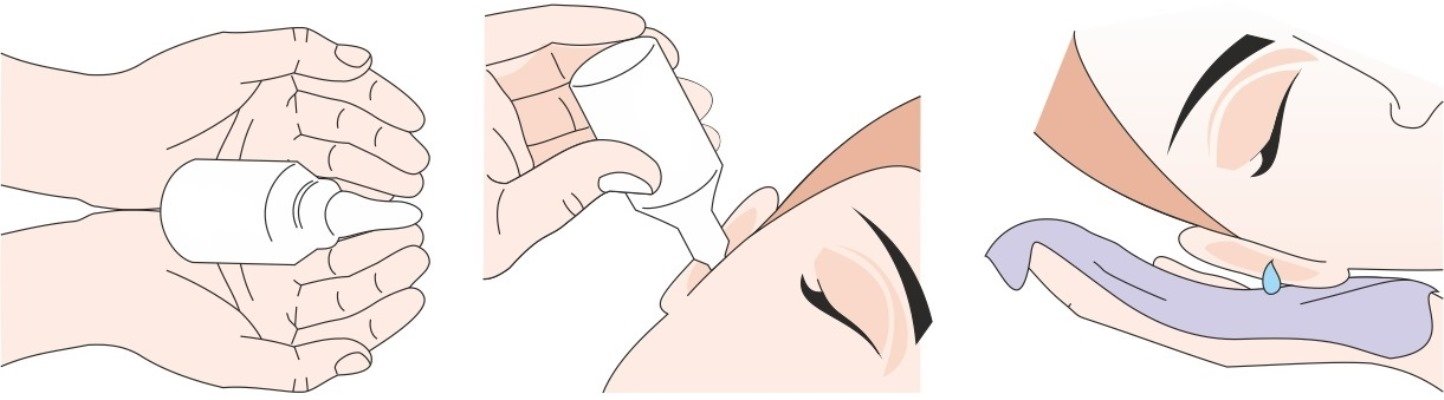 Это знает большинство людей.
Это знает большинство людей. В уже разогретую ложку налейте масло и подождите несколько секунд, чтобы оно успело нагреться (вы увидите, как капля масла начинает растекаться по ложке при нагревании:))
В уже разогретую ложку налейте масло и подождите несколько секунд, чтобы оно успело нагреться (вы увидите, как капля масла начинает растекаться по ложке при нагревании:)) Пусть голова останется в наклонном положении хотя бы еще секунд 10-15.
Пусть голова останется в наклонном положении хотя бы еще секунд 10-15. Правильное закапывание лекарственных капель в уши должно основываться на некоторых правилах, которые мы и предоставляем нашему любознательному читателю.
Правильное закапывание лекарственных капель в уши должно основываться на некоторых правилах, которые мы и предоставляем нашему любознательному читателю.
 Обычно их применяют при заболеваниях глаз, носа и ушей. Эти органы являются жизненно важными для человека и лекарство должно употребляться только по назначению врача, тем более если лечить и закапывать капли нужно новорожденному ребенку.
Обычно их применяют при заболеваниях глаз, носа и ушей. Эти органы являются жизненно важными для человека и лекарство должно употребляться только по назначению врача, тем более если лечить и закапывать капли нужно новорожденному ребенку. Наберите необходимый объем и проследите, чтобы капли не попадали в резиновую часть, а для этого держите ее вертикально.
Наберите необходимый объем и проследите, чтобы капли не попадали в резиновую часть, а для этого держите ее вертикально.
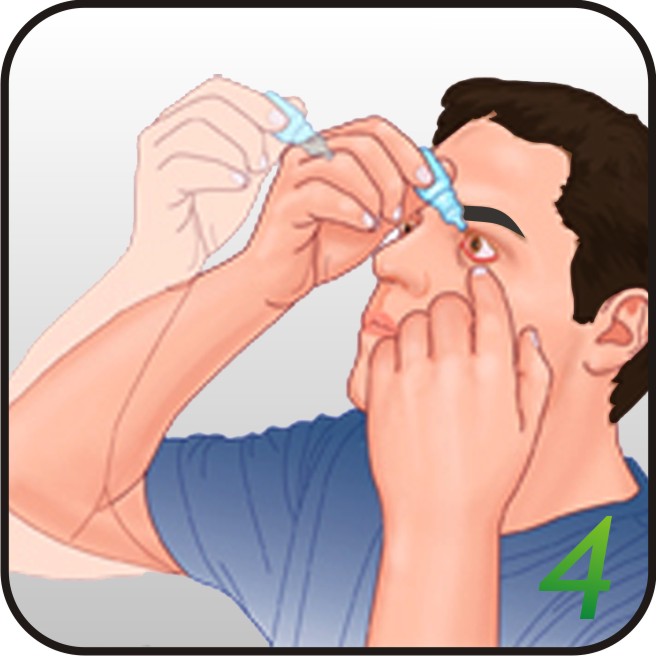

 ru/zdorove-rebenka/kak-pravilno-davat-mladentsu-lekarstvo-v-vide-tabletki-ili-siropa.html
ru/zdorove-rebenka/kak-pravilno-davat-mladentsu-lekarstvo-v-vide-tabletki-ili-siropa.html Специалист осмотрит больного и выпишет соответствующее лекарство. При отите обычно это ушные капли. После покупки лекарственного средства можно приступать к процедуре.
Специалист осмотрит больного и выпишет соответствующее лекарство. При отите обычно это ушные капли. После покупки лекарственного средства можно приступать к процедуре. Затем вынимают, и ватной палочкой аккуратно вытаскивают размякшую серу. И только потом приступайте к основным манипуляциям.
Затем вынимают, и ватной палочкой аккуратно вытаскивают размякшую серу. И только потом приступайте к основным манипуляциям. Некоторые виды препаратов можно подержать это время в руках — они воспринимают человеческое тепло.
Некоторые виды препаратов можно подержать это время в руках — они воспринимают человеческое тепло.



 Далее рекомендуется поэтапно объяснять свои действия, чтобы ребёнка не спугнул эффект неожиданности. В целом процесс выглядит следующим образом:
Далее рекомендуется поэтапно объяснять свои действия, чтобы ребёнка не спугнул эффект неожиданности. В целом процесс выглядит следующим образом:
 Они бывают антибактериальные, противовоспалительные, обезболивающие и т.д.
Они бывают антибактериальные, противовоспалительные, обезболивающие и т.д.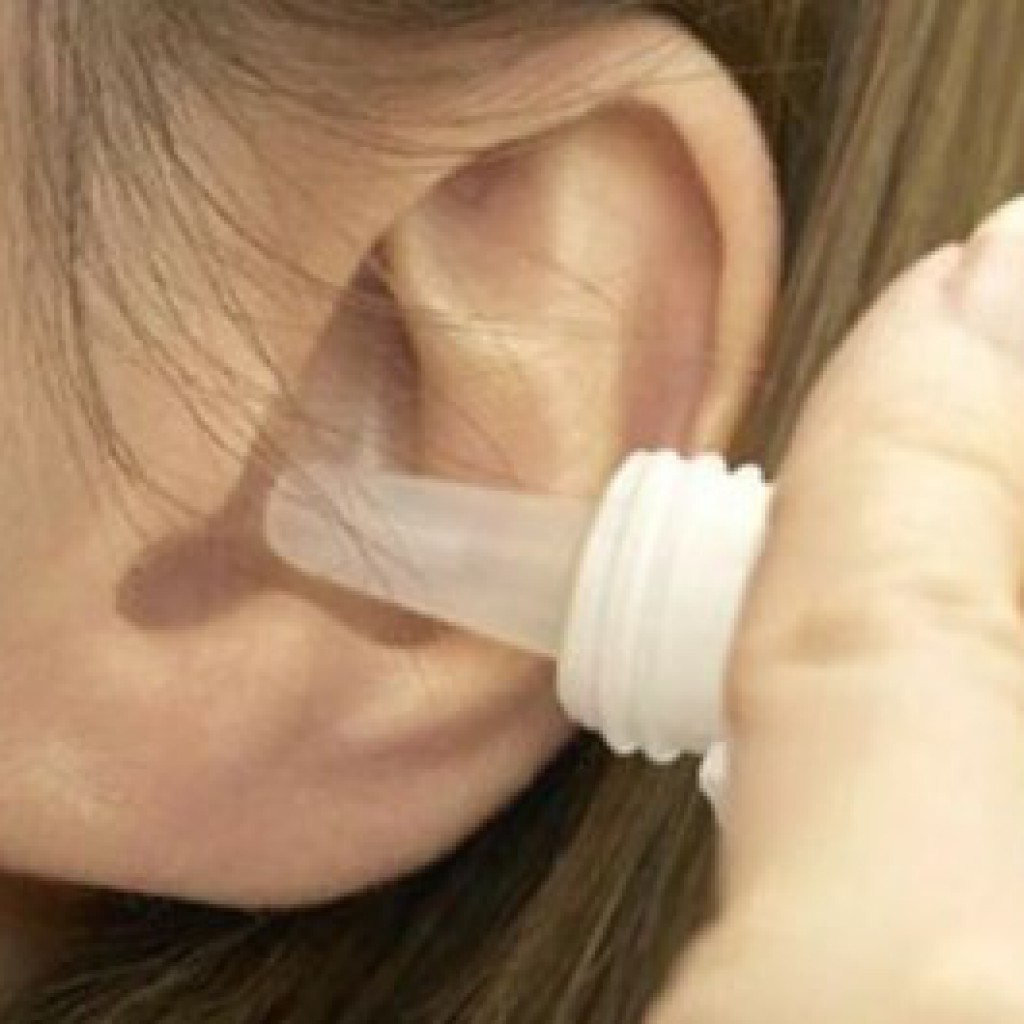 Ниже описана последовательность действий чтобы максимизировать эффект от приёма препаратов.
Ниже описана последовательность действий чтобы максимизировать эффект от приёма препаратов. Однако, когда у вас повреждена барабанная перепонка или ушная пробка, избегайте применения ушных капель, если они не одобрены врачом.
Однако, когда у вас повреждена барабанная перепонка или ушная пробка, избегайте применения ушных капель, если они не одобрены врачом.

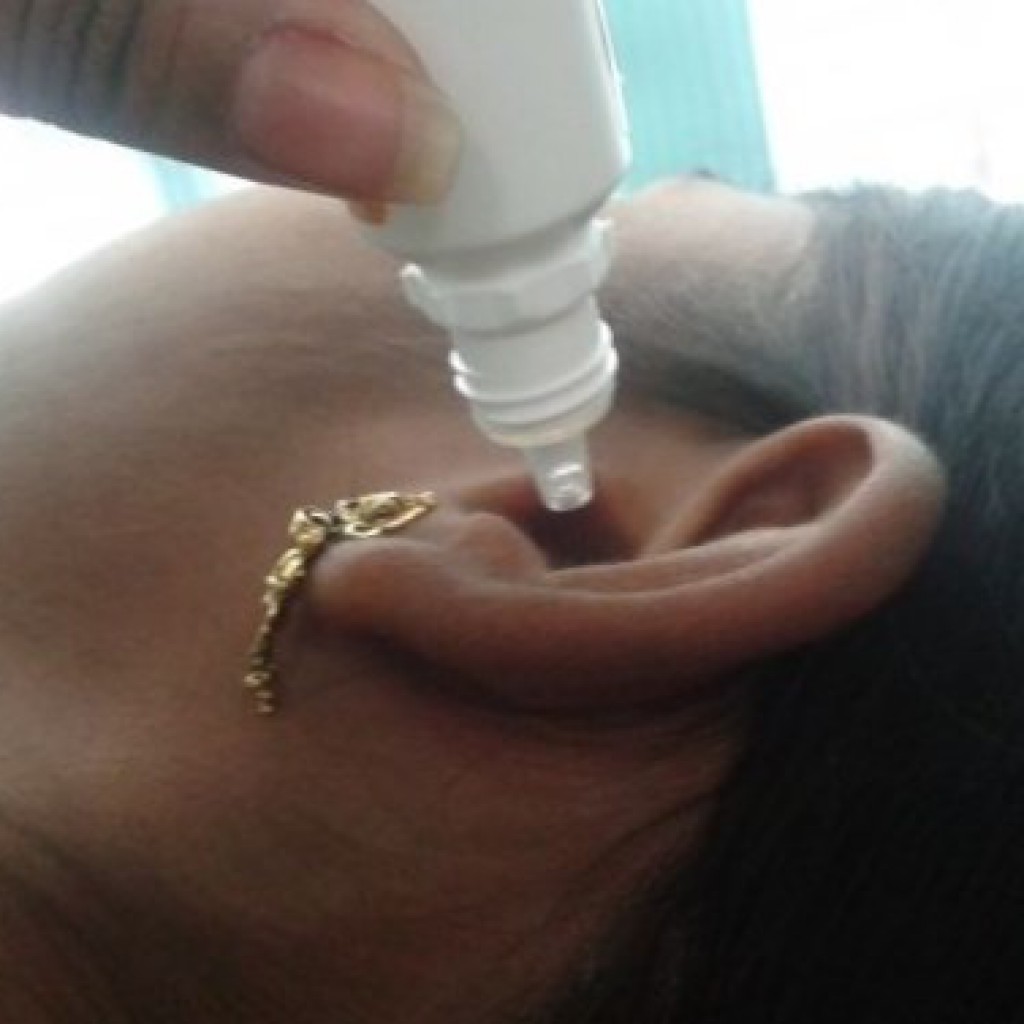


 Если животное не выходит на улицу, заразиться можно через коврики, подстилки, переноски и прочие предметы быта. В редких случаях человек может принести клещей на себе, почесав за ушком уличную кошку.
Если животное не выходит на улицу, заразиться можно через коврики, подстилки, переноски и прочие предметы быта. В редких случаях человек может принести клещей на себе, почесав за ушком уличную кошку. Для этой цели хорошо подходит ушной лосьон Барс.
Для этой цели хорошо подходит ушной лосьон Барс.  Если кошка, несмотря на ваши старания, остается агрессивной и не подпускает человека к ушам, перед процедурой нужно зафиксировать ее на время закапывания, например, завернув в одеяло.
Если кошка, несмотря на ваши старания, остается агрессивной и не подпускает человека к ушам, перед процедурой нужно зафиксировать ее на время закапывания, например, завернув в одеяло. Хозяевам стоит регулярно чистить одежду, обувь, коврик в коридоре, а при покупке подержанных вещей обрабатывать их перед использованием. После контакта с чужими кошками и собаками людям нужно тщательно мыть руки с мылом.
Хозяевам стоит регулярно чистить одежду, обувь, коврик в коридоре, а при покупке подержанных вещей обрабатывать их перед использованием. После контакта с чужими кошками и собаками людям нужно тщательно мыть руки с мылом.
 Нужно помнить и об аллергии на лекарства. Одна пациентка купила обезболивающие капли с лидокаином, аллергическая реакция была такая, что женщину пришлось спасать.
Нужно помнить и об аллергии на лекарства. Одна пациентка купила обезболивающие капли с лидокаином, аллергическая реакция была такая, что женщину пришлось спасать. Из-за этого часто затягивают с обращением к врачу, могут быть осложнения, которые сопровождаются подъемом температуры даже до 39 0С, рвотой и диареей. Задача родителей – максимально быстро прийти к доктору.
Из-за этого часто затягивают с обращением к врачу, могут быть осложнения, которые сопровождаются подъемом температуры даже до 39 0С, рвотой и диареей. Задача родителей – максимально быстро прийти к доктору. Применяют антигистаминные препараты и сосудосуживающие капли назально. На этапе выздоровления хорошо себя зарекомендовало физиотерапевтическое лечение – УВЧ, биаптрон, электрофорез с лекарственными средствами.
Применяют антигистаминные препараты и сосудосуживающие капли назально. На этапе выздоровления хорошо себя зарекомендовало физиотерапевтическое лечение – УВЧ, биаптрон, электрофорез с лекарственными средствами.
 Орган слуха – очень тонкий механизм. Барабанная перепонка должна колебаться и передавать звуковую волну. Рубцово-спаечный процесс этому препятствует, соответственно, снижается слух. Поэтому к лечению отита нужно относиться предельно ответственно. В запущенных случаях может помочь только оперативная хирургия.
Орган слуха – очень тонкий механизм. Барабанная перепонка должна колебаться и передавать звуковую волну. Рубцово-спаечный процесс этому препятствует, соответственно, снижается слух. Поэтому к лечению отита нужно относиться предельно ответственно. В запущенных случаях может помочь только оперативная хирургия. Ушные капли можно вводить самостоятельно, но угол слуховой трубы иногда может быть немного сложным.
Ушные капли можно вводить самостоятельно, но угол слуховой трубы иногда может быть немного сложным.

 Если после использования капель у вас возникли какие-либо патологические реакции, обратитесь к врачу. Это особенно верно, если у вас аллергическая реакция, характеризующаяся жжением, зудом, покраснением или локальной сыпью.
Если после использования капель у вас возникли какие-либо патологические реакции, обратитесь к врачу. Это особенно верно, если у вас аллергическая реакция, характеризующаяся жжением, зудом, покраснением или локальной сыпью.
 Не смывайте капельницу. После использования закройте крышку.
Не смывайте капельницу. После использования закройте крышку. )
) 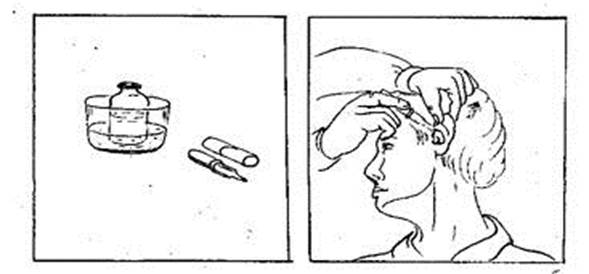 Если есть втулка или перфорация, то при трагальном массаже ушные капли проталкиваются через втулку или перфорацию в среднее ухо, где обычно находится инфекция.
Если есть втулка или перфорация, то при трагальном массаже ушные капли проталкиваются через втулку или перфорацию в среднее ухо, где обычно находится инфекция.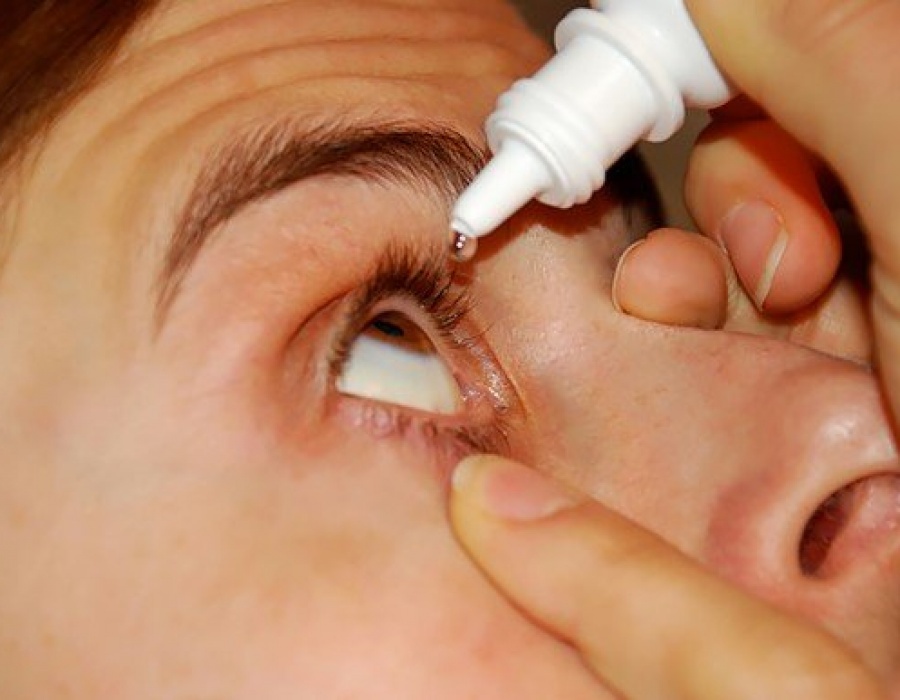
 Если вы один, вот еще один способ безопасно удерживать ребенка в правильном положении:
Если вы один, вот еще один способ безопасно удерживать ребенка в правильном положении: 
 Вы также можете дать собаке лакомство перед тем, как давать капли, а затем приготовить одно или два лакомства. Тогда следуйте этому пошаговому руководству:
Вы также можете дать собаке лакомство перед тем, как давать капли, а затем приготовить одно или два лакомства. Тогда следуйте этому пошаговому руководству: После этого вы можете взять еще немного ваты и стереть излишки масла внутри ушной раковины.
После этого вы можете взять еще немного ваты и стереть излишки масла внутри ушной раковины.
 Это связано с тем, что слуховой проход соединен с горлом, и часть жидкости может стекать в ваш рот
Это связано с тем, что слуховой проход соединен с горлом, и часть жидкости может стекать в ваш рот html Иллюстратор: Kirk Moldoff Studios, Принстон, Нью-Джерси. Все права защищены. Копирование в любой форме должно быть разрешено ASHP. Авторское право, 2014 г., Американское общество фармацевтов систем здравоохранения, Inc. Все права защищены. Воспроизведено с разрешения Министерства здравоохранения Малайзии.
html Иллюстратор: Kirk Moldoff Studios, Принстон, Нью-Джерси. Все права защищены. Копирование в любой форме должно быть разрешено ASHP. Авторское право, 2014 г., Американское общество фармацевтов систем здравоохранения, Inc. Все права защищены. Воспроизведено с разрешения Министерства здравоохранения Малайзии. Нет проблем? Если вы позволите нам помочь, это будет проще, чем вы думаете. Я люблю награждать кошек до и после лечения. Награда в начале предотвращает игру в прятки каждый раз, когда вы вытаскиваете бутылку. Затем проявите терпение и любовь. Это расслабит и вас, и вашу кошку. Вы можете обернуть кошку полотенцем (котенок буррито).Это предотвратит появление нежелательных царапин, а также обеспечит комфорт вашей кошке. Когда вы закончите, еще одно угощение, поиграйте с любимой игрушкой или просто немного времени для своей кошки. Это принесет вам обоим положительный опыт.
Нет проблем? Если вы позволите нам помочь, это будет проще, чем вы думаете. Я люблю награждать кошек до и после лечения. Награда в начале предотвращает игру в прятки каждый раз, когда вы вытаскиваете бутылку. Затем проявите терпение и любовь. Это расслабит и вас, и вашу кошку. Вы можете обернуть кошку полотенцем (котенок буррито).Это предотвратит появление нежелательных царапин, а также обеспечит комфорт вашей кошке. Когда вы закончите, еще одно угощение, поиграйте с любимой игрушкой или просто немного времени для своей кошки. Это принесет вам обоим положительный опыт. Пока лекарство не решит проблему и не уменьшит дискомфорт, вам может потребоваться надежно завернуть кошку в полотенце или одеяло, чтобы нанести лекарство.
Пока лекарство не решит проблему и не уменьшит дискомфорт, вам может потребоваться надежно завернуть кошку в полотенце или одеяло, чтобы нанести лекарство.
