причины появления, разновидности, лечение, фото

Шишка за ухом – это округлое и чаще всего болезненное образование. Шишка не является самостоятельным заболеванием. Она не представляет особой опасности для здоровья. Но есть и другой ряд причин, по которым появляется шишка около уха. При патологии всегда обращаться к врачу.
Причины
Если за ухом появилась шишка, то обязательно нужно выяснить причину.
Дерматит

 В результате дерматита нарастают мертвые клетки. По этой причине за ухом появляется бугорок. Обычно патология сопутствуется шелушением кожного покрова, отечностью, покраснением и воспалительным процессом. Шишка начинает болеть. Себорейный дерматит – это часто встречающаяся форма дерматита, которая провоцирует появление шишки за ухом. Особенно это касается людей, больных эпилепсией или СПИДом.
В результате дерматита нарастают мертвые клетки. По этой причине за ухом появляется бугорок. Обычно патология сопутствуется шелушением кожного покрова, отечностью, покраснением и воспалительным процессом. Шишка начинает болеть. Себорейный дерматит – это часто встречающаяся форма дерматита, которая провоцирует появление шишки за ухом. Особенно это касается людей, больных эпилепсией или СПИДом.Обычно заболевание появляется по причине частых стрессов или смены климатических условий. Также недуг может возникать из-за грибковых инфекций.
Воспаления, которые вызываются дерматитом, можно лечить при помощи препаратов, содержащих кортикостероиды. Эффективными являются крема:
- Бетаметазон;
- Гидрокортизон.
Такие лекарства помогают устранить зуд и чувство дискомфорта. Припухлости, которые появляются из-за грибковых поражений, лечат при помощи противогрибковых препаратов. Эффективными являются:
- Кетоконазол;
- Циклопирокс.
Проблема устраняется при помощи средств народной медицины. Показаны ванночки с применением соды и сырой овсянки.
Аллергия
Если за ухом шишка болит при нажатии, то, скорее всего, причиной служит аллергическая реакция. Аллергия провоцирует появление припухлостей, которые сильно зудят. Чаще всего отек за ушной раковиной наблюдается при использовании неподходящей косметики или аксессуаров. При нажатии появляется резкая боль.
Лучший метод – это идентифицировать аллерген, а после прекратить его использование. Также аллергия может появляться на укусы насекомых. Изначально появляется маленькая горошинка, которая в дальнейшем перерастает в сильный бугор. Но нужно понимать, что это за шишка за ухом. Это может оказаться не просто аллергией, а злокачественным образованием.
Увеличение лимфатических узлов

 Лимфатические узлы часто становятся причиной мягких, болезненный и чувствительных шариков за ухом на шее. Обычно это следствие инфекционного поражения. Такие болезни, как простуда, синусит или стрептококковая ангина могут стать причиной воспаления лимфоузлов.
Лимфатические узлы часто становятся причиной мягких, болезненный и чувствительных шариков за ухом на шее. Обычно это следствие инфекционного поражения. Такие болезни, как простуда, синусит или стрептококковая ангина могут стать причиной воспаления лимфоузлов.При генерализованной инфекции небольшие шарики могут появляться за обоими ушами. Они сопутствуются сильной слабостью и повышением температуры. Припухлости могут быт большими. Для лечения такой патологии принимаются антибиотики, которые уничтожают бактерии, ответственные за инфекцию. Также прописываются противовоспалительные средства, которые устраняют отечность и болевые ощущения. Если появляется боль в горле, то показаны полоскания.
Мастоидит
Мастоидит – это инфекционная болезнь, которая затрагивает сосцевидный отросток, находящийся за ушной раковиной. Этот недуг вторичный и появляется после островоспалительного процесса в среднем ухе или горле.
При мастоидите могут образовываться уплотнения за ухом, вызывая сильнейшее воспаление со структурными нарушения в сосцевидном отростке. Также этот недуг сопутствуется краснотой, появлением гноя, болью в ушах, повышением температуры, болями в голове и даже потерей слуха.


Терапия заболевания проводится при помощи внутривенных или пероральных антибиотиков. Эффективным является Цефтриаксон. Параллельно используются антибиотические ушные капли. Для облегчения боли можно использовать капли, приготовленные самостоятельно. Необходимо смешать сок чеснока с оливковым маслом. В слишком тяжелых случаях потребуется хирургическое вмешательство.
Акне
Акне – это часто встречающийся патологический процесс. Он обычно затрагивает молодых людей в период полового созревания. Патология приводит к образованию папул, угрей, пустул или мелких узелков на коже. Есть проявления фурункулеза.
В некоторых случаях шишка твердая может выскочить по причине гормональных изменений. Такие изменения в организме происходят в момент полового созревания, стрессовых ситуаций, высоких уровней андрогенов, инфекционных процессов или даже генетической предрасположенности.
Акне лечится при помощи препаратов, имеющих в составе ретиноид. При сильном гормональном дисбалансе показана антиандрогенная гормональная терапия. Обычно проблема проходит самостоятельно при правильном очищении эпидермиса.


Кисты
Болезненная шишечка за ухом любого размера может быть кистой. Новообразование представляет собой припухлость, заполненную жидкостью. Появляться шарики могут по нескольким причинам. Одной из причин является заблокированные сальные железы. Такие образования часто сопутствуются скоплением кожного сала. Второе название – сальная киста. Эпидермальная киста состоит из накопленного кератина. Она можно возникать на любом участке эпидермиса. Она воспаляется и сопутствуется нагноением.
Терапия включает применение антифлогистических препаратов, антибиотиков, различных гелей и перекиси водорода. Для избавления от гнойной слизи и болевых ощущений применяет согревающие компрессы. При тяжелом течении показано хирургическое вмешательство.

Абсцесс
Зудящая шишечка за ухом может появиться по причине инфекции, которая превратилась в абсцесс. Оно представляет собой капсулу, которая содержит гнойную слизь. Также может прогрессировать вокруг инородного тела или уже имеющейся кисты. При терапии используются антибиотики, а в тяжелых случаях показано оперативное вмешательство.
Доброкачественная опухоль
Если причиной появления бугра возле хряща стала доброкачественная опухоль, то шишечка безболезненная, мягкая и довольно подвижная. Болезненными выступают те, которые появляются из слюнных желез. В дальнейшем они распространяются на область за ушной раковиной. Опухоль, которая прогрессирует на сосцевидной кости называется холестеатомой. Такое заболевание может разрушать ткани и даже привести к потере слуха. Часто сопутствуется шумами в ушах, головокружениями и отделениями из уха.


Доброкачественное новообразование не несет опасности для здоровья, по сравнению со злокачественными образованиями. Они могут медленно прогрессировать и увеличиваться в размерах, но также способны самостоятельно исчезнуть. Оперативное вмешательство может потребоваться в случае появления болевых ощущений и при затрудненном движении челюстями.
Рак
Шишка в ухе может быть злокачественным образованием из-за рака кожного покрова или слюнных желез. При этом бугорок безболезненный и с течением времени может изменяться в размерах. Обычно назначаются химиотерапевтические средства, лучевая терапия, хирургическое вмешательство или их комбинация. Выбор терапии зависит от степени тяжести и распространения образования.
Липома
Липомой называется доброкачественное новообразование, которое провоцируется ростом жировых тканей. По этой причине появляется шишка на мочке уха или за ним. Жировая шишечка возникает между слоями эпидермиса. Такие образования не несут вреда и могут появляться спонтанно. Обычно бугры очень медленно меняются в размерах. Если комочек на мочке растет и приносит дискомфорт, то показано хирургическое вмешательство.
Гемангиома

 Еще одной причиной появления шишечки – это гемангиома. Гемангиомой называется неравномерное аномальное скопление кровеносных сосудов. Чаще такой патологический процесс встречается у маленьких детей, нежели у взрослых. У ребенка недуг имеет вид красноватой или фиолетовой шишки. Обычно она обнаруживается на кожном покрове и органах, особенно в печенке.
Еще одной причиной появления шишечки – это гемангиома. Гемангиомой называется неравномерное аномальное скопление кровеносных сосудов. Чаще такой патологический процесс встречается у маленьких детей, нежели у взрослых. У ребенка недуг имеет вид красноватой или фиолетовой шишки. Обычно она обнаруживается на кожном покрове и органах, особенно в печенке.В редких случаях нарост может вылезать за ухом. Обычно такие образования не вызывают дискомфорт и безболезненны. При раннем диагностировании заболевания есть возможность избежать осложнений.
Келоиды
Такие образования возникают при перерастании рубцовой ткани из-за повреждения эпидермиса. Келоид может возникать на любой части тела. За ушной раковиной шарик появляется чаще всего из-за пирсинга.
Эти припухлости не опасны для здоровья, а лишь представляют косметическую проблему. Заболевание лечится при помощи стероидных инъекций, компрессий и косметической хирургией.
Хронические болезни верхних дыхательных путей и полости рта
Заболевания верхних дыхательных путей и полости рта могут вызвать появление шишечек. Такими являются:
- фарингиты и ларингиты;
- стоматиты;
- ангины и аденоидиты;
- кариознопораженные зубы с пульпитами.
При заболеваниях зубов может вскакивать бугорок за ухом и при этом воспаляется щека, может опухать скула.


Определить заболевание можно в зависимости от расположения припухлости и самой клинической картины. Не стоит заниматься самолечением и прибегать к народным методам терапии, так как, на первый взгляд, безобидная шишечка может оказаться злокачественным образованием. При своевременном обращении к врачу и грамотном лечении можно избежать осложнений.
Шишка за ухом | Причины и лечение шишки за ухом
Шишка в ухе
Шишка за ухом или в ухе может появиться по разным причинам. Иногда такое образование практически не беспокоит человека, но если подключается воспаление, необходимо срочное лечение, которое в некоторых случаях заключается в хирургическом вмешательстве.
Шишка в ухе нередко становится результатом воспаленного лимфоузла. При этом уплотнение не вызывает особых болезненных ощущений и не чешется. Бывает, что таким образом проявляется отит, который требует специального лечения – закапывания противовоспалительных капель, а в запущенных случаях – приема антибиотиков.
Определить главную причину появления шишки в ухе может только врач. Поэтому при возникновении такого образования следует сразу же обратиться к отоларингологу за консультацией. Если сопутствующими симптомами являются повышение температуры, покалывание, болезненность. Когда отит переходит в хроническую форму, может возникнуть опасность для слуха. Поэтому так важно, в первую очередь, избавиться от причины, провоцирующей появление шишки в ухе.
Шишка в ухе больших размеров, очень болезненная и имеющая красный цвет может сигнализировать о фурункуле наружного уха. В таком случае шишку нельзя выдавливать, т.к. это может стать фактором для внутреннего проникновения инфекции, что еще больше усугубит ситуацию. Обычно фурункулы лечатся с помощью мази Вишневского, которая ускоряет созревание фурункула. Если вовремя начать лечение, то фурункул созреет и его содержимое выйдет наружу. Однако нельзя заниматься самолечением, поскольку без точной постановки диагноза прием любых лекарственных препаратов может только навредить. Отоларинголог должен осмотреть шишку в ухе, установить причину ее возникновения и назначить соответствующее средство.
 [6], [7], [8], [9], [10]
[6], [7], [8], [9], [10]
Шишка под ухом
Шишка за ухом может беспокоить по ряду причин. Обычно такая клиническая картина появляется при атероме и увеличении шейного лимфоузла. В таком случае шишка может локализоваться не только за ухом, но и под ним.
Шишка под ухом, которая возникла вследствие закупорки сальной железы (атеромы), может достигать достаточно больших размеров. Такая своеобразная киста может не причинять дискомфорта, но при воспалении, нагноении или инфицировании вызывает боль и покраснение. Причинами появления атеромы, кроме закупорки сальных желез, также могут быть воспалившиеся лимфатические узлы либо фурункул. Бывает, что шишка, расположенная на шее под кожей, становится признаком злокачественного образования, инфекции или сальной кисты, которая иначе называется «липомой» («жировиком»). В любом случае при возникновении шишки необходима консультация медицинского специалиста, который проведет тщательный осмотр, поставит точный диагноз и назначит эффективное лечение.
Нужно отметить, что шишка под ухом бывает различных форм и размеров – от «горошины» до «голубиного яйца». Вместе с ней на шее могут образоваться узелковые наросты, которые вызывают боль. При развитии осложнений в виде нагноений может понадобиться хирургическое вмешательство. Самостоятельное лечение может лишь усугубить болезнь, а в случае со злокачественным образованием – иметь серьезную угрозу для жизни.
Следует отметить еще одну причину возникновения шишек на шее под ухом. У женщин такие кисты могут появляться от чрезмерных физических нагрузок, которые провоцируют сильное уплотнение шейных мышц. В таком случае необходимо посетить массажиста.
Шишка за ухом болит
Шишка за ухом нередко причиняет дискомфорт из-за своих размеров. Также к основному симптому могут присоединиться болевые ощущения.
Шишка за ухом болит, – что это означает? Прежде всего, боль может сигнализировать о воспалении заушного лимфоузла в результате отита. Таким образом, увеличение лимфоузлов становится реакцией организма на воспалительный процесс в наружном или внутреннем ухе. В данном случае необходима консультация отоларинголога, который проведет осмотр и назначит лечение. Чаще всего для лечения отита применяются сосудосуживающие капли в нос, если болезнь вызвана сильным насморком, противовоспалительные капли в уши, а также при необходимости ‒ антибиотики.
Лимфаденит (т.е. воспаление лимфатических узлов) вызван гноеродными агентами из тех мест, где происходит их размножение. Данное заболевание характеризуется появлением шишек за ухом, может протекать как в острой, так и хронической форме. Воспаляться может один или несколько лимфоузлов. При этом возможно образование гноя и, как следствие, ‒ повышение температуры, появление головной боли и ухудшение общего самочувствия. При развитии гнойного процесса боль выражена сильно, она имеет постоянный характер и весьма мучительна. Над воспаленным лимфоузлом может наблюдаться покраснение кожи. Следует учесть, что запущенная форма гнойного лимфаденита грозит больному общим заражением крови. Поэтому так важно своевременное обращение в больницу и лечение в стационаре при помощи антибиотиков. К больному месту обычно прикладывают лед, однако при нагноении требуется хирургическое вмешательство.
Итак, если шишка за ухом болит, а лимфоузлы увеличены, больному необходимо в срочном порядке обратиться к врачу, поскольку эти симптомы указывают на распределение болезнетворных микробов по тканям. Чтобы облегчить состояние, до визита к доктору можно положить лед на воспаленное место, а также выпить обезболивающий препарат и какое-нибудь противовоспалительное средство (например, ибупрофен, аспирин).
Шишка возле уха
Шишка за ухом или расположенная в другом месте (под ухом или возле него) чаще всего сигнализирует о закупорке сальной железы, которая из-за утраты своей функции превратилась в уплотнение (кисту), т.е. атерому. Такие кисты имеют округлую форму и четкие границы. К сожалению, атерома может осложняться воспалением, в результате которого происходит нагноение. В связи с этим требуется лечение атеромы, которое заключается во вскрытии гнойника и заживлении раны, а затем – в проведении оперативного лечения во избежание рецидива. Удаление атеромы включает в себя полное иссечение капсулы. При необходимости возможно проведение удаления атеромы лазером.
Шишка возле уха может быть симптомом липомы, доброкачественной опухоли из жировой ткани. Самостоятельно отличить липому от атеромы очень сложно, этим должен заниматься лишь врач. Важно подчеркнуть, что отличительной особенностью липомы является ее способность перерастать в злокачественную опухоль – липосаркому. Поэтому при появлении шишки возле уха необходимо как можно раньше показаться врачу и установить точный диагноз.
Очень важно при возникновении шишки возле уха понаблюдать за проявлением других симптомов, которые могут указать на главную причину недуга. Болезненность шишки может указывать на воспаление лимфоузла или наличие фурункула.
Шишка на кости за ухом
Шишка за ухом может локализоваться непосредственно на кости и сигнализировать об увеличении лимфоузла или образовании жировика (липомы). В первом варианте шишка болит, во втором – практически не вызывает болезненных ощущений. Почему происходит увеличение лимфоузлов, и появляются шишки? Причиной может стать любая инфекция, – таким образом, организм реагирует на нее увеличением тех участков тканей, где содержится лимфа. Как только будет вылечена инфекция, воспалительный процесс в лимфоузле прекратится, и шишка исчезнет.
Шишка на кости за ухом, которая представляет собой жировик, как такового, лечения не требует и проходит сама по себе через некоторое время. В случае болезненности такой шишки, а также увеличения ее размеров необходимо лечение. Только опытный врач может определить истинную природу новообразования и назначить эффективное лечение в зависимости от первопричины в каждой конкретной ситуации. Не все шишки безопасны, как кажется на первый взгляд. К примеру, липома при определенных условиях может «переродиться» в злокачественную опухоль (липосаркому). Лучше всего своевременно обратиться в больницу, чтобы избежать рисков и осложнений.
Шишка на мочке уха
Шишка за ухом или на мочке уха представляет собой твердое уплотнение, напоминающее горошину. Такое новообразование называется «атеромой» и может не беспокоить человека, если к патологии не присоединится воспаление. В таком случае атерома приобретает коричневатый оттенок из-за нагноения.
Шишка на мочке уха возникает довольно часто. Это безболезненное на ощупь уплотнение (киста) не доставляет неудобства человека, но подчас может достигать больших размеров при воспалении. В таком случае необходимо обратиться к врачу для уточнения диагноза и назначения лечения. Желательно избавиться от атеромы заблаговременно, чтобы предотвратить нагноение, провоцирующее развитие таких симптомов, как отек, повышение температуры, болевой синдром. Чаще всего атерому мочки уха вскрывают хирургическим методом, чтобы извлечь содержимое. По истечении некоторого времени, когда воспаление утихнет, нужна будет повторная операции, в ходе которой капсула будет извлечена. Это очень важно, поскольку если атерому не долечить, то она будет снова воспаляться и увеличиваться в размерах.
Атерома мочки уха после проведения хирургической операции практически не оставляет следов на коже. На сегодняшний день применяются более щадящие методы лечения атеромы – радиоволновое или лазерное ее удаление. Не рекомендуется самостоятельно выдавливать содержимое шишки мочки уха. Это только усугубит положение и вызовет воспалительный процесс.
Шишки на голове за ушами
Шишка за ухом на голове может появиться по ряду причин. Наиболее банальная причина – это ушиб или удар, в результате которого происходит отек тканей и образуется небольшой нарост – твердая болезненная шишка. В данном случае на больное место сразу же нужно положить холод, который уменьшит отек тканей.
Шишки на голове за ушами могут сигнализировать и о других заболеваниях:
- Атеромы. Из-за крупных размеров доставляют неудобства, а в запущенных случаях, когда присоединяется воспаление, провоцируют сильные болевые проявления. Чтобы избавиться от патологии, необходимо обратиться за помощью к хирургу, который удалит атерому.
- Липомы. Наросты (жировики) возникают за ухом, в области головы, а также могут появиться в других местах на теле. Они не представляют угрозы для здоровья, однако следует помнить, что доброкачественные опухоли при определенных условиях обладают свойством перерождаться в злокачественные. Точный диагноз сможет установить только врач.
- Бородавки. Такие шишки обычно чешутся и требуют удаления. Среди лечебных методов, применяемых с этой целью, можно отметить хирургическое вмешательство и выжигание лазером; в некоторых случаях эффективно медикаментозное удаление.
- Фибромы. Представляют собой небольшие уплотнения в виде шариков. Такие образования отделяются от кожи небольшой ножкой. Чаще всего от фибромы избавляются с помощью хирургической операции, но в некоторых случаях применяют методы альтернативной медицины.
- Гемангиомы. Образуются в результате патологического развития сосудов и их срастания. Такие шишки имеют красный оттенок и могут локализоваться на голове за ушами, в области глаз и даже на слизистых.
Гемангиому, как и другие образования в виде шишек, нужно лечить под контролем врача.
Твердая шишка за ухом
Шишка за ухом может иметь разную консистенцию, т.е. быть мягкой или твердой на ощупь. Этот признак указывает на разные патологии, а также появляется в результате роста шишки, которая с течением времени способна видоизменяться. Так, к примеру, ведет себя липома (жировик), который представляет собой доброкачественную опухоль, но при определенных обстоятельствах способна перерасти в злокачественное образование.
Твердая шишка за ухом может быть следствием воспаления лимфоузла или вторичной атеромы, которая нередко появляется у лиц, страдающих гипергидрозом (повышенным потоотделением) либо жирной себореей, а также пустулезными, шаровидными, флегмозными угрями. Такие ретенционные кисты обычно имеют синюшный оттенок, на ощупь они плотные и болезненные. По форме заушные шишки (вторичные атеромы) могут напоминать горошину или достигать размеров лесного ореха. Другие места их локализации – крылья носа, область щек, грудь, шея и спина.
Атеромы могут начинаться с маленького шаровидного уплотнения, а затем вскрываться и превращаться в язвы. Во многих случаях они осумковываются плотной капсулой и остаются в виде твердой безболезненной шишки. Случается, что даже атеромы трансформируются в злокачественные образования. Поэтому твердая шишка за ухом, расположенная на кости под кожей может свидетельствовать о наличии злокачественной опухоли. Осматривать такую опухоль должен врач-онколог, который для постановки точного диагноза обычно назначает пациенту ультразвуковое обследование, биопсию и анализ крови.
Шишка перед ухом
Шишка за ухом, как и перед ушной раковиной, может указывать на воспаление околоушного лимфоузла вследствие проникновения в организм какой-либо инфекции, а также на образование атеромы (закупоренной сальной железы) или липомы (жировика). Если данный симптом сочетается с рядом других признаков (повышением температуры, болевым синдромом и пр.), нужно как можно быстрее показаться врачу, т.к. атеромы и липомы могут воспаляться и набираться гноем. Поэтому во многих случаях необходимо их вскрытие и удаление.
Шишка перед ухом может свидетельствовать также и о более серьезных заболеваниях. Так, этот симптом нередко сопровождает опухоль околоушных желез (как доброкачественную, так и злокачественную) – самых крупных слюнных желез в человеческом организме. При развитии данного заболевания участок кожи перед ушами становится припухлым, на нем могут образовываться шишки. Часто развитие опухоли околоушной железы происходит бессимптомно. Через некоторое время больной может обнаружить уплотнения перед ушами, а также ощущать дискомфорт при жевании пищи и глотании, повышенное слезотечение, у него может наблюдаться асимметрия лица как результат пареза лицевого нерва, проходящего сквозь околоушную железу. Только тщательное медицинское обследование поможет установить точный диагноз (МРТ и КТ головы, УЗИ околоушной железы, биопсия). Лечение опухоли околоушной железы требует хирургического вмешательства и лучевой терапии.
В любом случае, если даже шишка перед ухом не доставляет особого дискомфорта, для исключения опасений необходима консультация врача (ЛОРа, хирурга, стоматолога, онколога). Ни в коем случае нельзя греть шишку, выдавливать ее содержимое или лечить домашними средствами. Самолечение может стать опасным для здоровья, особенно если новообразование причиняет боль, быстро разрастается и сопровождается другими неприятными симптомами.
Шишка в области уха
Шишка за ухом или в области уха может возникать по целому ряду причин. Клиническое проявление такой патологии не зависит от возраста или пола человека. Чаще всего такое уплотнение может быть медленно прогрессирующей кистой (атеромой), которая визуально напоминает небольшой шар с гладкой поверхностью, передвигающийся под кожей.
Шишка в области уха может являться признаком воспаления лимфатических узлов, развития какой-нибудь инфекционной болезни, фурункулеза, а также появления опухоли. Причина заболевания определяет вид шишки, наличие или отсутствие болевого синдрома, сопутствующие признаки (повышение температуры, интоксикация, нагноение, покраснение кожи и т.п.). Нередко шишки в области уха – это липомы (жировики), которые могут иметь различные размеры. Они плотные на ощупь, не вызывают болезненных ощущений и изменения цвета кожи.
При развитии в лимфоузлах воспалительного процесса подкожные шишки располагаются над лимфатическими узлами. Такие уплотнения болят, они не спаянные с окружающими тканями, на ощупь плотные и горячие. Естественно инфекция и воспаление стимулируют появление других признаков, в частности, повышение температуры.
При онкологических патологиях (в частности, базально-клеточном раке, нейрофиброматозе, либо саркоме мягких тканей) шишка в области уха может быть как нормального (телесного) цвета, так и приобретать более темный оттенок. Такие образования обычно спаиваются с окружающими тканями и болят. Последняя стадия заболевания вызывает нагноение шишки.
Вследствие гемангиомы (доброкачественной сосудистой опухоли) шишки могут возникать на голове, лице (в том числе области уха) и других участках тела. Они имеют красный цвет и бывают разной (плотной или мягкой) консистенции. Отличительной особенностью гемангиомы является ее быстрый рост, что может провоцировать разрушение здоровых тканей, который находятся рядом.
Еще одной причиной образования шишки в области уха может быть внутрикожная киста (атерома), которая нередко воспаляется и связана с абсцессом кожи. Уплотнение в таком случае плотное, болезненное, содержит гной. Точную причину возникновения шишек в области уха может выяснить только врач после осмотра пациента и проведения ряда анализов.
Шишка на ухе после прокола
Шишка за ухом или непосредственно на нем нередко представляет собой скопление соединительной или жировой ткани, особенно в случаях прокола мочки уха. Это довольно частое явление, причиной возникновения которого может быть несоблюдение гигиены после прокола. В таком случае не рекомендуется предпринимать каких-либо самостоятельных действий при обнаружении шишки на ухе. Лучше всего обратиться к хирургу или в центр косметической медицины для удаления образовавшейся кисты с помощью современного лазерного оборудования.
Шишка на ухе после прокола часто становится следствие повреждения хряща. С виду она может напоминать выпуклые рубцы вокруг отверстия, из которого выходит пирсинг. В общей сложности эти шишки не опасны, однако могут доставлять дискомфорт: зуд, покраснение, жжение.
Чтобы предотвратить появление шишки после процедуры по проколу уха, следует заранее выбрать украшение. Оно должно быть, как минимум, стерильным, изготовленным из качественных гипоаллергенных материалов, иметь оптимальную форму (не болтаться, не сдавливать мочку уха, аккуратно и легко застегиваться). К формированию шишки на ухе может привести прокол уха пистолетом для пирсинга – специальным приспособлением, который используется в салонах красоты. Желательно избегать такого метода, поскольку пистолет для пирсинга непосредственно продавливает украшение через кожу и тем самым искажает хрящ. Важно после прокола уха избегать ударов или попадания украшения в волосы или одежду. Постоянное трение и движение украшений в ушах может провоцировать образование шишек.
Шишка на челюсти возле уха
Шишка за ухом или возле него на челюсти может указывать на лимфаденит (воспалительный процесс в лимфоузлах), который чаще всего развивается на фоне инфекционных заболеваний. Нужно отметить, что лимфоузлы остро реагируют на патологические процессы, которые происходят в организме, особенно если очаг воспаления находится рядом с ними.
Обычно воспаление лимфатических узлов на челюсти развивается в результате патологических изменений (респираторных инфекций и опухолей) в полости рта, синусах, миндалинах, а также шее, глазах, ушах. Такое изменение в лимфоузлах может быть вызвано более редкостными заболеваниями: например, туберкулезом или инфекционным мононуклеозом (острым вирусным заболеванием).
Шишка на челюсти возле уха, возникающая в таком случае, может быть мягкой на ощупь (образуется вследствие инфекционной болезни), либо иметь эластичную, плотную консистенцию, что говорит о возможном наличии доброкачественной опухоли (лимфомы). По медицинским наблюдениям, размер такой шишки указывает на причину болезни: чем больше ее размер, тем большей является вероятность развития опухолевого процесса. Вялотекущие воспаления в лимфоузлах провоцируют переход лимфаденита в хроническую форму, при которой шишки увеличены, но при этом не болят. Однако при попадании инфекции в область такого лимфоузла моментально развивается обострение, которое сопровождается сильным болевым синдромом. Если боль становится невыносимой, есть основания предполагать, что в шишке (воспаленном лимфоузле) образовался гной, либо возникли дополнительные осложнения.
Иногда болезненные шишки на челюсти возле уха могут быть следствием развития злокачественных новообразований. В этом случае необходимо обратить внимание на другие симптомы: утолщение десен, деформацию лица, расшатывание зубов, невралгические боли, возникающие в висках и отдающие в область лба, слезотечение и др., ‒ все зависит от локализации опухоли. В данном случае необходимо тщательное медицинское обследование (УЗИ, биопсия), которое поможет установить точную причину возникновения шишки под челюстью, а также отличить воспаление лимфоузлов от настоящей опухоли. Лечение будет зависеть от постановки окончательного диагноза.
Твердая шишка за ухом на кости: причины и симптомы
Наружное ухо топографически располагается над поверхностью каменистой части височной кости. За ушной раковиной можно обнаружить выступ височной кости — ее сосцевидный отросток. Сам отросток содержит воздухоносные полости, сообщающиеся с полостью среднего уха. Если мысленно разделить эту область на 4 части, то на передний верхний квадрат сосцевидной области проецируется пещера каменистой части височной кости, на верхний задний — задняя черепная ямка, в области схождения верхнего заднего и верхнего переднего квадратов — средняя черепная ямка и височная доля головного мозга, на передний нижний — канал прохождения лицевого нерва, на нижний задний — венозный синус. Кроме того, над отростком под кожей располагаются лимфоузлы, которые собирают лимфу от задних отделов ушной раковины и затылка. Перечисленное позволяет понять, что эта область имеет достаточное количество функционально важных структур, и ее патологическое состояние, интерпретируемое в просторечии как шишка за ухом на кости, является последствием абсолютно разных заболеваний.
Содержание статьи
Причины возникновения шишек за ухом

Этиология формирования опухоли за ухом на кости различается при разных заболеваниях. Кроме того, сами заболевания возникают в силу различных причин. Можно выделить внешние и внутренние провоцирующие факторы:
| Группа провоцирующих факторов | Причина |
| Внешние факторы |
|
| Внутренние факторы |
|
Симптомы
В зависимости от того, какое заболевание развивается, синдром может включать симптом образования уплотнения различного характера за ухом.
Простуда
При простудных заболеваниях, в результате попадания болезнетворных бактерий и их токсинов в тканевую жидкость и лимфу, могут увеличиваться рядом расположенные лимфоузлы. В результате под нижней челюстью, сзади на шее или, как вариант, за ухом, ощущается плотное подвижное образование, безболезненное или с незначительными болевыми ощущениями. При надавливании края такой шишки могут быть хорошо очерчены, кожа вокруг без признаков воспаления. Такая шишка пропадает при излечении от простуды.
Инфекционные заболевания
Многие инфекционные заболевания, помимо обычной простуды, могут сопровождаться уплотнением за ухом, связанным с увеличением лимфоузлов. К ним можно отнести:
- Острые респираторные инфекции, такие как фарингит, ангина, ларингит, трахеит;
- Хронические и острые инфекции ротовой полости — кариес, пародонтоз, флюс;
- Отоларингологические заболевания — отит, гайморит, синусит, фронтит;
- Вирусные инфекции — грипп и СПИД;
- Паразитарные заболевания — Токсоплазмоз, Лямблиоз.
Если увеличение лимфоузлов протекает без скопления в них гноя и гиперемии, то возможен диагноз — околоушная лимфаденопатия. Если иммунная система организма не справляется с возбудителем заболевания, то гнойное воспаление формируется в региональном лимфоузле.
Лимфаденит

Лимфаденит — это воспаление лимфатических узлов, часто возникающее на фоне других гнойных воспалительных заболеваний. Для него в острой фазе характерны: твердая шишка за ухом, отечность и покраснение. Заболевание может быть острым и хроническим, с воспалением одного или сразу нескольких лимфоузлов. Поступление токсинов в кровь обуславливает наряду с местными симптомами, развитие общих симптомов — повышенной температуры, лихорадки, головной боли, снижение общего самочувствия. Гнойный лимфаденит опасен развитием сепсиса. Хронический лимфаденит протекает без явных симптомов воспаления, которые усиливаются лишь в период обострения.
Опухоли
Опухоли за ухом, не связанные с лимфаденитом или воспалением воздухоносных ячеек сосцевидного отростка, возникают, как и на любом другом участке тела, при перерождении тканей.
Злокачественные новообразования, такие как саркома мягких тканей, базально-клеточный рак и неврофиброматоз приводят к образованию уплотнений фиброзного характера, сращенных с подлежащими тканями, болезненных, обычно более темного цвета, чем окружающие ткани, от коричнево-красноватых до черных пигментированных структур.
Гемангиома — опухоль, формирующаяся в связи с доброкачественным перерождением сосудов, быстро растет, красного цвета, на ощупь ощущается как более или менее мягкое образование.

Если образуется плотная безболезненная округлая шишка, с четко очерченными краями, свободно смещающаяся под кожей, то возможно это другое доброкачественное новообразование — киста или атерома (жировик). Размеры его с небольшую горошину, и, обычно не доставляют дискомфорта, но при значительном увеличении могут потребовать оперативного вмешательства. Атеромы как правило образуются при стойкой закупорке сальной железы и постепенном замещении функциональной ткани — соединительной, что придает ей значительное уплотнение. Нередко атерома осложняется воспалением по типу гнойного абсцесса и тогда, требует срочного оперативного вмешательства. Нередко атерома перерождается в злокачественную опухоль.
Травмы
При ударе в область уха и сосцевидного отростка, из-за близости к поверхности кровеносных, лимфатических сосудов, полостей уха, возможно значительное травмирование тканей, с возникновением состояния нарушения оттока жидкости и серьезного посттравматического воспаления. Все перечисленное, может привести к возникновению шишек и уплотнений травматического характера на кости за ухом.
Другие заболевания
Крупные пастозные уплотнения за ушами могут появляться при эпидемическом паротите или свинке. Характерна боль при жевании, глотании, фебрильная и пиретическая температура, общее недомогание. Возникают такие опухоли в связи с воспалением в парных околоушных слюнных железах. Свинка обязательно подлежит медикаментозному лечению, является весьма заразным заболеванием и способствует развитию осложнений, вплоть до бесплодия.
Иногда за ухом, в местах имеющих значительную жировую прослойку образуются и липомы, доброкачественные опухоли, характеризующиеся неясными краями, малой подвижностью, мягкой консистенцией. Липомы редко перерождаются в рак — липосаркому.
Осложнения
Сама по себе, обнаруженная шишка за ухом, не может вызвать какого либо осложнения, но сигнализирует о нарушении со стороны различных систем организма, в том числе со стороны ЛОР-органов. Тем не менее возможны осложнения: сепсис, абсцесс, менингит, если шишка имеет гнойный характер. Реже, диагностируют перерождение доброкачественной опухоли в злокачественную.
ПОМНИТЕ! Не стоит запускать даже самые, казалось бы, незначительные отклонения в состоянии здоровья, так как ранее лечение спасает от серьезных осложнений в будущем.
Диагностика и анализы
Если за ухом появилась сначала небольшая жесткая шишка, но продолжает увеличиваться в размерах, появилась ее болезненность, отечность, покраснение, необходимо немедленно обратится к врачу — хирургу, отоларингологу, или, хотя бы к терапевту. Врач проведет наружный осмотр, соберет анамнез, назначит необходимые исследования. В некоторых случаях, при подозрении на злокачественное новообразование, обследование должен провести онколог, который назначает дополнительно биопсию, УЗИ, томографию. Если симптомы свидетельствуют о нарушении звуковосприятия, возможно, потребуется консультация отоневролога. Только после постановки точного диагноза, возможно, начать полноценное лечение.
В связи с тем, что область сосцевидного отростка имеет важное значение в функциональном плане, появление новообразований за ухом не должно пройти незамеченным для человека. Своевременное обращение к врачу, спасет его от многих проблем в дальнейшем.
Шишка за ухом — что это может быть? Причины у взрослого человека
 Шишка за ухом определяется как ограниченное от окружающей ткани уплотнение или мягкой консистенции «шарик», ранее в этом участке не определяющиеся.
Шишка за ухом определяется как ограниченное от окружающей ткани уплотнение или мягкой консистенции «шарик», ранее в этом участке не определяющиеся.
Такого рода образования могут быть плотно спаяны с окружающими тканями, а могут перемещаться под кожей при пальпации. Часто шишка за ухом на шее у взрослого обращает на себя внимание тем, что болит при случайном надавливании на неё, но бывает и так, что достигая больших размеров, она остается практически безболезненной.
Что это может быть, и какие причины обуславливают появление данного симптома? Разберемся в статье.
Симптомы
Шишка за ухом на шее у взрослого (см. фото) может образоваться совершенно быстро, ситуация усложняется его постепенным ростом. Есть фактор того, что колебание размеров может происходить в диапазоне от 5 до 45 мм. На первой стадии роста признаки могут не заявлять о себе и не доставлять человеку беспокойств, зато после процесса инфицирования и развития нагноения твердая шишка за ухом дает о себе знать посредством некоторых выраженных клинических признаков:
- заметное покраснение образования;
- болевые ощущения в ходе прикосновения;
- повышение телесной температуры;
- образование отечности;
- проявление ощущений зуда и жжения;
- формирование свободной жидкости.
Есть на практике ситуации, когда шишка под ухом проходит, при этом не требуется никакого медицинского вмешательства. Как и встречаются обратные ситуации, при которых киста меняет свой характер и обретает больше плотности, неподвижности. Это явный признак замены секрета определенными клеточными структурами. Если иммунитет крепкий, шишка около уха может быть вскрыта самостоятельно, и тогда из нее осуществляется выход всего содержимого.
Что это может быть? Рассмотрим основные причины
Основная причина возникновения шишки за ухом на шее у взрослого это увеличение шейного лимфатического узла. И чтобы установить фактор, спровоцировавший данное явление, потребуется сдать различные лабораторные исследования.
При помощи них врач сможет определить, есть ли в организме больного воспалительные процессы, которые могут привести к увеличению лимфоузла, или наличие у него склонности к развитию лимфопролиферативного заболевания.
Чаще всего появление шишки за ухом происходит в результате:
- Закупорки сальных желез;
- Снижения защитных сил организма;
- Гормонального дисбаланса;
- Повреждения кожных покровов за ухом вследствие себореи или акне;
- Пирсинга, приведшему к инфицированию сальных желез;
- Хронических инфекционных заболеваний;
- Нарушенного обмена веществ, в том числе и при сахарном диабете;
- Переохлаждения;
- Инфекционных заболеваний ротоглотки;
- Онкологических болезней.
И чтобы установить точную причину, почему за ухом появилась шишка, может потребоваться проведение дополнительных диагностических методов, например, УЗИ, при помощи которого предоставляется возможность дать оценку состояния лимфатического узла и близлежащих тканей.
В случае, если имеется подозрение на развитие онкологического заболевания, врач может назначить проведение биопсии.

Шишка за ухом, к какому врачу идти?
Естественно, подобный симптом – это повод для обращения за врачебной помощью. Ведь организм человека – довольно тонко устроен, и таким вот образом подает сигнал о неблагополучии.
Очень важно не пренебрегать консультацией специалиста в таких случаях:
- если увеличились все лимфоузлы;
- если появление уплотнений не связано с простудным заболеванием;
- если симптомы не проходят после лечения или шишка продолжает расти.
Все эти симптомы должны как минимум насторожить. И лишь опытный врач-терапевт после осмотра и назначения анализов сможет поставить правильное заключение и подобрать действенное лечение.
В каких случаях твердая шишка за ухом может являться онкологией?
Самостоятельно распознать раковый процесс сложно, однако возможно. На его наличие указывают некоторые признаки. При онкологическом поражении, в частности базально-клеточном раке, припухлость, расположенная в области уха, отличается странным оттенком. В большинстве случаев цвет образования колеблется между телесным и коричневым. На последних стадиях развития заболевания появляется нагноение. При ощупывании нароста ощущается сильная болезненность.
Различные формы рака, располагающиеся за ухом, связаны с патологиями слюнных, околоушных желез и лимфомами. Нередко образование указывает на наличие онкологии кожи.
Постепенно опухоль может разрастаться, при этом не наблюдается ощутимого болевого синдрома. Для определения злокачественности поражения рекомендуется посетить опытного онколога. На основании осмотра и диагностических мероприятий ставится окончательный диагноз.

Что делать и как лечить?
Шишка за ухом требует немедленного осмотра врача для установления истинной причины данной патологии.
Лечение шишки за ухом на шее должно назначаться исключительно медицинским специалистом после получения результатов анализов и точной постановки диагноза.
Если шишка появилась за ухом вследствие инфекции, лечение может состоять из приема противогрибковых препаратов и антибиотиков, действие которых направлено на предотвращение дальнейшего развития инфекции и появления рубцов на месте возникшего уплотнения. Следует обращать особое внимание на строгую гигиену воспаленных участков кожи, не допускать их загрязнения и трения об одежду.
Шишка, которая возникла за ухом вследствие развития кисты (атеромы, липомы), может исчезнуть самостоятельно, однако бывают случаи осложнений, при которых киста воспаляется и набирается гноем. В данном случае больному могут понадобиться инъекции кортизона, а также хирургическое вмешательство под местным наркозом (иссечение новообразования) или лазерное удаление атеромы. При этом нужно учесть, что липомы удаляются лишь в том случае, когда они доставляют дискомфорт пациенту и являются выраженным косметическим дефектом. Одним из методов лечения является введение лекарства непосредственно в жировик. Инъекция способствует разрушению жировой ткани и рассасыванию жировика.
Шишка, возникшая за ухом в результате онкологической патологии, требует тщательной диагностики и оперативного лечения. При необходимости опухоль вырезают вместе с теми тканями, которые ее окружают, во избежание рецидива.
Шишка за ухом, появившаяся вследствие воспаления лимфоузла, лечится средствами, которые борются с основной причиной воспалительного процесса – инфекцией или вирусом. В таком случае схему лечения назначает врач после постановки диагноза.
Народные средства
Если за ухом появилась шишка, могут применяться народные средства, способствующие её рассасыванию и снятию сопутствующей симптоматики:
- настойка эхинацеи;
- компрессы с репчатым луком;
- мазь с чесноком;
- сок алоэ.
Настойку эхинацеи принимают внутрь при лимфадените, разведя 10 капель продукта с ¼ стакана воды. Пьют средство 4 раза в течение дня. Дополнительно рекомендован приём витамина С (750-1500 мг ежедневно).
Чтобы приготовить состав для местного лечения жировиков, необходимо растереть мякоть печёной луковицы, добавить к ней 1 ст. л. тёртого мыла хозяйственного. Готовое средство прикладывают к шишке в виде компресса. Процесс повторяют дважды в сутки.
Измельчив несколько зубчиков чеснока, полученную массу соединяют с 1 ст. л. растительного масла. Тщательно перемешав мазь, каждый день аккуратно обрабатывают шишку, которая вскочила за ухом.
Свежий сок алое помогает лечить заушные образования, склонные к воспалению. Средством ежедневно протирают проблемный участок, до улучшения состояния.
На ухе сзади появилась шишка болит
Неожиданное обнаружение шишки на кости за ухом способно заставить изрядно понервничать. Реального повода для переживаний может не оказаться, но иногда причины новообразования бывают серьезными.

Распространенные причины
Уплотнение размером с горошину, ощущаемое под пальцами как шарик, причиняет много беспокойства внимательным к своему здоровью людям. Для установления причины шишки за ухом сначала нужно провести небольшое обследование. Болезненность, подвижность или неподвижность, повышена ли температура тела — все это имеет значение и подвергается оценке.
На образование шишек за ушами у взрослых может влиять:
- выработка сального жира в излишнем количестве;
- острая респираторная вирусная инфекция;
- снижение общего иммунитета;
- пренебрежение правилами личной гигиены;
- царапины, ранки на коже и дальнейшее их инфицирование.

Иногда под твердым шариком за кожей скрывается воспалительный процесс волосяного фолликула, иными словами — обыкновенный прыщ. Место воспаления может чесаться, а при касании ощущаться жжение или боль. Прыщи часто проходят самостоятельно, особенно если протирать их очищающими лосьонами.
Прыщ за ухом нельзя выдавливать или расчесывать, это часто приводит к инфицированию и абсцессу.
Другой распространенный повод для образования шишек за левым и правым ушами — увеличение лимфатических узлов на фоне сниженного иммунитета.
Чаще всего это случается во время простудных заболеваний. При этом наблюдается воспаление лимфоузлов на затылке, на шее, под челюстью или между ухом и челюстью. Эти образования, как правило, проходят сами собой по мере выздоровления.

Если ощущается сильная боль или отмечается значительное повышение температуры, следует обратиться за медицинской помощью.
Когда надо бить тревогу
Обнаружив, что за ухом появилась шишка, болит при нажатии или даже при легком поглаживании, не стоит сразу впадать в панику. Но следует иметь в виду, что причины образования нароста не сводятся к прыщам и простудам. Точный диагноз может поставить только опытный врач.
Не следует затягивать с визитом к профессионалу в случаях, если:
- Шишка увеличивается в размерах;
- Значительно увеличены и болезненны лимфатические узлы;

- Появление шишки сопровождается повышением температуры тела;
- Образование появилось не в период простудного заболевания.
Перечисленные признаки могут оказаться симптомами значительного нарушения работы организма вплоть до онкологического заболевания. Лишь врач проведет правильную диагностику, назначит дополнительные обследования, поставит окончательный диагноз и порекомендует курс лечения.
В случае появления тревожащей шишки за ухом у ребенка, рекомендуется обратиться к врачу незамедлительно.
Надо сказать, что у детей более нежная кожа и более высокий риск ее повреждения, а затем инфицирования. Это особенно актуально, учитывая детскую небрежность в отношении гигиены.
Не стоит пускать течение заболевания у детей на самотек и заниматься самолечением. Вчерашняя горошинка за ухом у ребенка в любой момент может вырасти в кисту размером с елочный шар.

Основные серьезные причины образования шишек за ушами можно представить в сводной таблице:
| Диагноз | Описание | Симптомы | Опасность | Методы диагностики |
| Лимфаденит | Воспаление регионарных лимфоузлов. Провоцируется инфицированием или вирусными заболеваниями | Болезненность, покраснение кожи. Под пальцами неподвижная. Признаки интоксикации организма | Развитие гнойного процесса, в тяжелых случаях — сепсис | ОАК (общий анализ крови), УЗИ, иногда биопсия |
| Липома | Доброкачественная жировая опухоль | Мягкость, подвижность, ощущается как перекатывающийся шарик. Безболезненность | Необходимо дифференцировать от злокачественного образования | Осмотр. Иногда консультация онколога для подтверждения доброкачественности |
| Атерома | Киста сальной железы | Круглая форма, твердая, подвижность, безболезненность | Имеет склонность увеличиваться в размерах и воспаляться | Гистологическое исследование |
| Фиброма | Доброкачественная опухоль из соединительной и фиброзной ткани | Мягкость, может иметь ножку, обычно безболезненность | Риск инфицирования при повреждении | Гистология для подтверждения доброкачественности |
| Паротит | Вирусное инфекционное заболевание, сопровождаемое увеличением околоушных слюнных желез | Чаще воспаление двустороннее, болезненность. Признаки общей интоксикации организма, боль при глотании | Возможно развитие менингита как осложнения | Осмотр терапевта или педиатра, серологические исследования |
Как следует из таблицы, некоторые образования нелегко отличить друг от друга. Липома, атерома и фиброма имеют много сходства, но вместе с тем есть и различия, заметные лишь глазу опытного врача.

И вновь все сводится к тому, что без медицинской консультации не обойтись.
Лечение новообразования
Самолечение шишки за ухом может ухудшить ситуацию и привести к пагубным последствиям. При уверенности в вирусной природе набухшего участка, следует уделить внимание лечению основного заболевания, чаще всего простуды.

Если воспалился фолликул — рекомендуется использовать салициловую кислоту или спирт для очищения пораженного участка.
Больное место нельзя греть или растирать, особенно разогревающими мазями.
В других случаях начинать лечение следует с визита к терапевту.
За ухом появилась шишка, сильно болит при нажатии
Неожиданное обнаружение шишки на кости за ухом способно заставить изрядно понервничать. Реального повода для переживаний может не оказаться, но иногда причины новообразования бывают серьезными.

Распространенные причины
Уплотнение размером с горошину, ощущаемое под пальцами как шарик, причиняет много беспокойства внимательным к своему здоровью людям. Для установления причины шишки за ухом сначала нужно провести небольшое обследование. Болезненность, подвижность или неподвижность, повышена ли температура тела — все это имеет значение и подвергается оценке.
На образование шишек за ушами у взрослых может влиять:
- выработка сального жира в излишнем количестве;
- острая респираторная вирусная инфекция;
- снижение общего иммунитета;
- пренебрежение правилами личной гигиены;
- царапины, ранки на коже и дальнейшее их инфицирование.

Иногда под твердым шариком за кожей скрывается воспалительный процесс волосяного фолликула, иными словами — обыкновенный прыщ. Место воспаления может чесаться, а при касании ощущаться жжение или боль. Прыщи часто проходят самостоятельно, особенно если протирать их очищающими лосьонами.
Прыщ за ухом нельзя выдавливать или расчесывать, это часто приводит к инфицированию и абсцессу.
Другой распространенный повод для образования шишек за левым и правым ушами — увеличение лимфатических узлов на фоне сниженного иммунитета.
Чаще всего это случается во время простудных заболеваний. При этом наблюдается воспаление лимфоузлов на затылке, на шее, под челюстью или между ухом и челюстью. Эти образования, как правило, проходят сами собой по мере выздоровления.

Если ощущается сильная боль или отмечается значительное повышение температуры, следует обратиться за медицинской помощью.
Когда надо бить тревогу
Обнаружив, что за ухом появилась шишка, болит при нажатии или даже при легком поглаживании, не стоит сразу впадать в панику. Но следует иметь в виду, что причины образования нароста не сводятся к прыщам и простудам. Точный диагноз может поставить только опытный врач.
Не следует затягивать с визитом к профессионалу в случаях, если:
- Шишка увеличивается в размерах;
- Значительно увеличены и болезненны лимфатические узлы;

- Появление шишки сопровождается повышением температуры тела;
- Образование появилось не в период простудного заболевания.
Перечисленные признаки могут оказаться симптомами значительного нарушения работы организма вплоть до онкологического заболевания. Лишь врач проведет правильную диагностику, назначит дополнительные обследования, поставит окончательный диагноз и порекомендует курс лечения.
В случае появления тревожащей шишки за ухом у ребенка, рекомендуется обратиться к врачу незамедлительно.
Надо сказать, что у детей более нежная кожа и более высокий риск ее повреждения, а затем инфицирования. Это особенно актуально, учитывая детскую небрежность в отношении гигиены.
Не стоит пускать течение заболевания у детей на самотек и заниматься самолечением. Вчерашняя горошинка за ухом у ребенка в любой момент может вырасти в кисту размером с елочный шар.

Основные серьезные причины образования шишек за ушами можно представить в сводной таблице:
| Диагноз | Описание | Симптомы | Опасность | Методы диагностики |
| Лимфаденит | Воспаление регионарных лимфоузлов. Провоцируется инфицированием или вирусными заболеваниями | Болезненность, покраснение кожи. Под пальцами неподвижная. Признаки интоксикации организма | Развитие гнойного процесса, в тяжелых случаях — сепсис | ОАК (общий анализ крови), УЗИ, иногда биопсия |
| Липома | Доброкачественная жировая опухоль | Мягкость, подвижность, ощущается как перекатывающийся шарик. Безболезненность | Необходимо дифференцировать от злокачественного образования | Осмотр. Иногда консультация онколога для подтверждения доброкачественности |
| Атерома | Киста сальной железы | Круглая форма, твердая, подвижность, безболезненность | Имеет склонность увеличиваться в размерах и воспаляться | Гистологическое исследование |
| Фиброма | Доброкачественная опухоль из соединительной и фиброзной ткани | Мягкость, может иметь ножку, обычно безболезненность | Риск инфицирования при повреждении | Гистология для подтверждения доброкачественности |
| Паротит | Вирусное инфекционное заболевание, сопровождаемое увеличением околоушных слюнных желез | Чаще воспаление двустороннее, болезненность. Признаки общей интоксикации организма, боль при глотании | Возможно развитие менингита как осложнения | Осмотр терапевта или педиатра, серологические исследования |
Как следует из таблицы, некоторые образования нелегко отличить друг от друга. Липома, атерома и фиброма имеют много сходства, но вместе с тем есть и различия, заметные лишь глазу опытного врача.

И вновь все сводится к тому, что без медицинской консультации не обойтись.
Лечение новообразования
Самолечение шишки за ухом может ухудшить ситуацию и привести к пагубным последствиям. При уверенности в вирусной природе набухшего участка, следует уделить внимание лечению основного заболевания, чаще всего простуды.

Если воспалился фолликул — рекомендуется использовать салициловую кислоту или спирт для очищения пораженного участка.
Больное место нельзя греть или растирать, особенно разогревающими мазями.
В других случаях начинать лечение следует с визита к терапевту.

Терапевт (врач общей практики) в зависимости от предварительного диагноза сможет определить, требуется ли вмешательство более узких специалистов. Возможно, он направит пациента для дополнительной диагностики к отоларингологу, хирургу, неврологу, стоматологу и так далее. Не исключено, что потребуется провести аппаратную диагностику — КТ, МРТ, рентген или УЗИ. В сомнительных случаях потребуется биопсия тканей, чтобы исключить злокачественность опухоли.
Поделись с друзьями
Сделайте полезное дело, это не займет много времени
 i
iСтатья написана врачем
Пожалуйста оцените статью,мы старались:
Шишка за ухом — что это может быть? Причины у взрослого человека
 Шишка за ухом определяется как ограниченное от окружающей ткани уплотнение или мягкой консистенции «шарик», ранее в этом участке не определяющиеся.
Шишка за ухом определяется как ограниченное от окружающей ткани уплотнение или мягкой консистенции «шарик», ранее в этом участке не определяющиеся.
Такого рода образования могут быть плотно спаяны с окружающими тканями, а могут перемещаться под кожей при пальпации. Часто шишка за ухом на шее у взрослого обращает на себя внимание тем, что болит при случайном надавливании на неё, но бывает и так, что достигая больших размеров, она остается практически безболезненной.
Что это может быть, и какие причины обуславливают появление данного симптома? Разберемся в статье.
Симптомы
Шишка за ухом на шее у взрослого (см. фото) может образоваться совершенно быстро, ситуация усложняется его постепенным ростом. Есть фактор того, что колебание размеров может происходить в диапазоне от 5 до 45 мм. На первой стадии роста признаки могут не заявлять о себе и не доставлять человеку беспокойств, зато после процесса инфицирования и развития нагноения твердая шишка за ухом дает о себе знать посредством некоторых выраженных клинических признаков:
- заметное покраснение образования;
- болевые ощущения в ходе прикосновения;
- повышение телесной температуры;
- образование отечности;
- проявление ощущений зуда и жжения;
- формирование свободной жидкости.
Есть на практике ситуации, когда шишка под ухом проходит, при этом не требуется никакого медицинского вмешательства. Как и встречаются обратные ситуации, при которых киста меняет свой характер и обретает больше плотности, неподвижности. Это явный признак замены секрета определенными клеточными структурами. Если иммунитет крепкий, шишка около уха может быть вскрыта самостоятельно, и тогда из нее осуществляется выход всего содержимого.
Что это может быть? Рассмотрим основные причины
Основная причина возникновения шишки за ухом на шее у взрослого это увеличение шейного лимфатического узла. И чтобы установить фактор, спровоцировавший данное явление, потребуется сдать различные лабораторные исследования.
При помощи них врач сможет определить, есть ли в организме больного воспалительные процессы, которые могут привести к увеличению лимфоузла, или наличие у него склонности к развитию лимфопролиферативного заболевания.
Чаще всего появление шишки за ухом происходит в результате:
- Закупорки сальных желез;
- Снижения защитных сил организма;
- Гормонального дисбаланса;
- Повреждения кожных покровов за ухом вследствие себореи или акне;
- Пирсинга, приведшему к инфицированию сальных желез;
- Хронических инфекционных заболеваний;
- Нарушенного обмена веществ, в том числе и при сахарном диабете;
- Переохлаждения;
- Инфекционных заболеваний ротоглотки;
- Онкологических болезней.
И чтобы установить точную причину, почему за ухом появилась шишка, может потребоваться проведение дополнительных диагностических методов, например, УЗИ, при помощи которого предоставляется возможность дать оценку состояния лимфатического узла и близлежащих тканей.
В случае, если имеется подозрение на развитие онкологического заболевания, врач может назначить проведение биопсии.

Шишка за ухом, к какому врачу идти?
Естественно, подобный симптом – это повод для обращения за врачебной помощью. Ведь организм человека – довольно тонко устроен, и таким вот образом подает сигнал о неблагополучии.
Очень важно не пренебрегать консультацией специалиста в таких случаях:
- если увеличились все лимфоузлы;
- если появление уплотнений не связано с простудным заболеванием;
- если симптомы не проходят после лечения или шишка продолжает расти.
Все эти симптомы должны как минимум насторожить. И лишь опытный врач-терапевт после осмотра и назначения анализов сможет поставить правильное заключение и подобрать действенное лечение.
В каких случаях твердая шишка за ухом может являться онкологией?
Самостоятельно распознать раковый процесс сложно, однако возможно. На его наличие указывают некоторые признаки. При онкологическом поражении, в частности базально-клеточном раке, припухлость, расположенная в области уха, отличается странным оттенком. В большинстве случаев цвет образования колеблется между телесным и коричневым. На последних стадиях развития заболевания появляется нагноение. При ощупывании нароста ощущается сильная болезненность.
Различные формы рака, располагающиеся за ухом, связаны с патологиями слюнных, околоушных желез и лимфомами. Нередко образование указывает на наличие онкологии кожи.
Постепенно опухоль может разрастаться, при этом не наблюдается ощутимого болевого синдрома. Для определения злокачественности поражения рекомендуется посетить опытного онколога. На основании осмотра и диагностических мероприятий ставится окончательный диагноз.

Что делать и как лечить?
Шишка за ухом требует немедленного осмотра врача для установления истинной причины данной патологии.
Лечение шишки за ухом на шее должно назначаться исключительно медицинским специалистом после получения результатов анализов и точной постановки диагноза.
Если шишка появилась за ухом вследствие инфекции, лечение может состоять из приема противогрибковых препаратов и антибиотиков, действие которых направлено на предотвращение дальнейшего развития инфекции и появления рубцов на месте возникшего уплотнения. Следует обращать особое внимание на строгую гигиену воспаленных участков кожи, не допускать их загрязнения и трения об одежду.
Шишка, которая возникла за ухом вследствие развития кисты (атеромы, липомы), может исчезнуть самостоятельно, однако бывают случаи осложнений, при которых киста воспаляется и набирается гноем. В данном случае больному могут понадобиться инъекции кортизона, а также хирургическое вмешательство под местным наркозом (иссечение новообразования) или лазерное удаление атеромы. При этом нужно учесть, что липомы удаляются лишь в том случае, когда они доставляют дискомфорт пациенту и являются выраженным косметическим дефектом. Одним из методов лечения является введение лекарства непосредственно в жировик. Инъекция способствует разрушению жировой ткани и рассасыванию жировика.
Шишка, возникшая за ухом в результате онкологической патологии, требует тщательной диагностики и оперативного лечения. При необходимости опухоль вырезают вместе с теми тканями, которые ее окружают, во избежание рецидива.
Шишка за ухом, появившаяся вследствие воспаления лимфоузла, лечится средствами, которые борются с основной причиной воспалительного процесса – инфекцией или вирусом. В таком случае схему лечения назначает врач после постановки диагноза.
Народные средства
Если за ухом появилась шишка, могут применяться народные средства, способствующие её рассасыванию и снятию сопутствующей симптоматики:
- настойка эхинацеи;
- компрессы с репчатым луком;
- мазь с чесноком;
- сок алоэ.
Настойку эхинацеи принимают внутрь при лимфадените, разведя 10 капель продукта с ¼ стакана воды. Пьют средство 4 раза в течение дня. Дополнительно рекомендован приём витамина С (750-1500 мг ежедневно).
Чтобы приготовить состав для местного лечения жировиков, необходимо растереть мякоть печёной луковицы, добавить к ней 1 ст. л. тёртого мыла хозяйственного. Готовое средство прикладывают к шишке в виде компресса. Процесс повторяют дважды в сутки.
Измельчив несколько зубчиков чеснока, полученную массу соединяют с 1 ст. л. растительного масла. Тщательно перемешав мазь, каждый день аккуратно обрабатывают шишку, которая вскочила за ухом.
Свежий сок алое помогает лечить заушные образования, склонные к воспалению. Средством ежедневно протирают проблемный участок, до улучшения состояния.




 Или же наносят сами себе рану ногтями.
Или же наносят сами себе рану ногтями.
 Ватной палочкой обрабатывать разу следует три раза в день.
Ватной палочкой обрабатывать разу следует три раза в день. Он генерирует узконаправленные и строго дозированные электромагнитные волны в уникальной запатентованной комбинации 4 частот. Ее называют Сохраняющим Клетки Спектром (CSS – Cell Safety Spectrum).
Он генерирует узконаправленные и строго дозированные электромагнитные волны в уникальной запатентованной комбинации 4 частот. Ее называют Сохраняющим Клетки Спектром (CSS – Cell Safety Spectrum).

 Вследствие этого процедура хорошо переносится и не требует больших доз местноанестезирующих препаратов, а восстановительный период протекает быстро и без боли.
Вследствие этого процедура хорошо переносится и не требует больших доз местноанестезирующих препаратов, а восстановительный период протекает быстро и без боли. При этом слизистая оболочка носа продолжает полноценно функционировать, в зоне операции не формируются рубцовые деформации, улучшается дренирование придаточных пазух носа. МК-операция по лечению вазомоторного ринита дает быстрый, стойкий и выраженный результат.
При этом слизистая оболочка носа продолжает полноценно функционировать, в зоне операции не формируются рубцовые деформации, улучшается дренирование придаточных пазух носа. МК-операция по лечению вазомоторного ринита дает быстрый, стойкий и выраженный результат.
 При чем 20–25% от общего количества хронических ринитов приходится на вазомоторную форму, также часто встречается аллергический насморк. Распространенность хронического ринита неуклонно нарастает, что расценивается как достаточно серьезная медико-социальная проблема.
При чем 20–25% от общего количества хронических ринитов приходится на вазомоторную форму, также часто встречается аллергический насморк. Распространенность хронического ринита неуклонно нарастает, что расценивается как достаточно серьезная медико-социальная проблема.
 Все это затрудняет носовое дыхание, что и становится основной жалобой.
Все это затрудняет носовое дыхание, что и становится основной жалобой.
 Современные операции, как например, лазерная вазотомия (или еще лучше — мк-редукция) — дают быстрый и стойкий результат, почти сразу убирая эффект «заложенности носа».
Современные операции, как например, лазерная вазотомия (или еще лучше — мк-редукция) — дают быстрый и стойкий результат, почти сразу убирая эффект «заложенности носа».

 Выполняется с помощью “холодных” инструментов. Происходит разрушение скелета нижней носовой раковины, благодаря чему в послеоперационном периоде происходит рубцевание и она уменьшается в размере.
Выполняется с помощью “холодных” инструментов. Происходит разрушение скелета нижней носовой раковины, благодаря чему в послеоперационном периоде происходит рубцевание и она уменьшается в размере.
 В Клинике доктора Коренченко для лечения хронического ринита используется МК-редукция.
В Клинике доктора Коренченко для лечения хронического ринита используется МК-редукция.
 Первая отличается агрессивным течением с выраженными симптомами. Хроническая характеризуется периодическими обострениями и периодами стихания воспалительного процесса.
Первая отличается агрессивным течением с выраженными симптомами. Хроническая характеризуется периодическими обострениями и периодами стихания воспалительного процесса.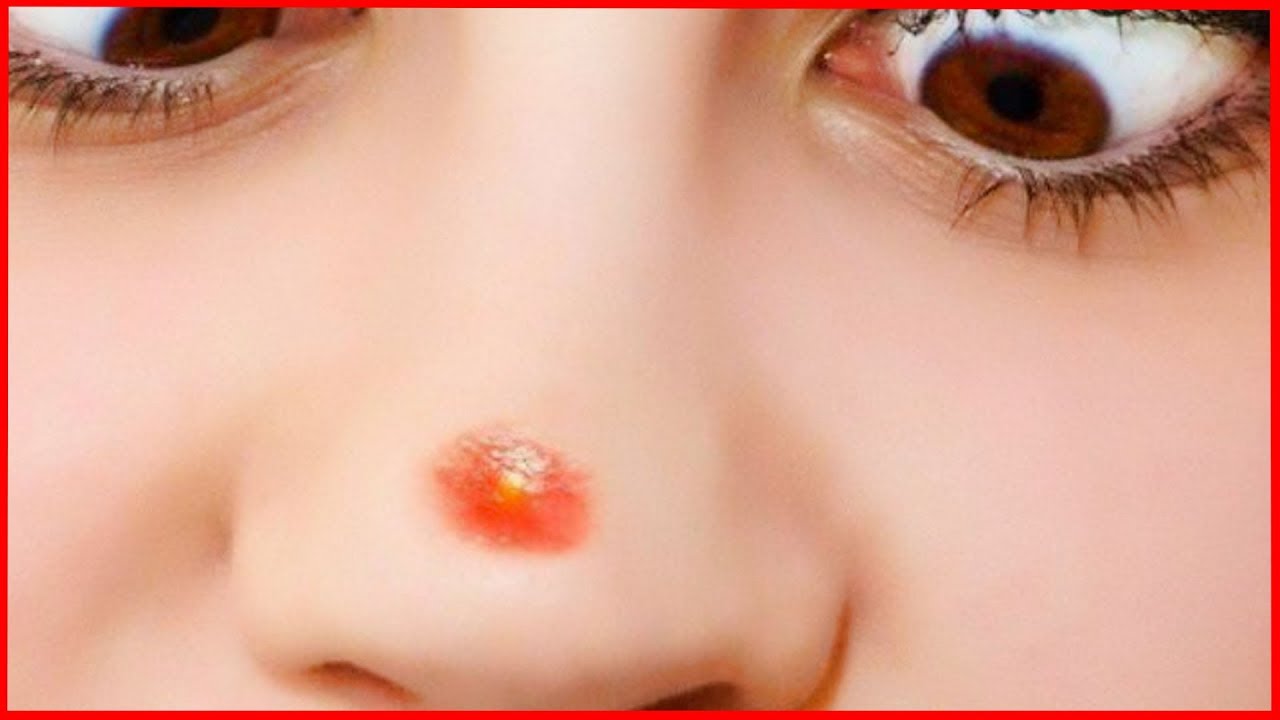 На коже образуются белые и розовые пятна диаметром до 5 см. Они располагаются на лице, шее, ушах, руках и ногах, постепенно покрываются струпом. После заживления могут остаться шрамы. Эти участки остаются осветленными, не загорают под солнцем.
На коже образуются белые и розовые пятна диаметром до 5 см. Они располагаются на лице, шее, ушах, руках и ногах, постепенно покрываются струпом. После заживления могут остаться шрамы. Эти участки остаются осветленными, не загорают под солнцем.
 Курс терапии предполагает отказ от купания: водные процедуры способствуют распространению болезни. Здоровые участки рекомендуется промывать ромашковым отваром, а воспаленные ни в коем случае не затрагивать.
Курс терапии предполагает отказ от купания: водные процедуры способствуют распространению болезни. Здоровые участки рекомендуется промывать ромашковым отваром, а воспаленные ни в коем случае не затрагивать.
 Текстильщики
Текстильщики ВДНХ
ВДНХ Солнечногорск, ул. Красная
Солнечногорск, ул. Красная Так вы обезопасите себя и своих близких, в случае наличия заразного заболевания, от проблем со здоровьем. Ведь большинство недугов эффективнее лечатся на ранних стадиях их проявления.
Так вы обезопасите себя и своих близких, в случае наличия заразного заболевания, от проблем со здоровьем. Ведь большинство недугов эффективнее лечатся на ранних стадиях их проявления.

 При сухом воздухе приобретите увлажнитель, перестаньте пользоваться сосудосуживающими каплями и спреями, избавьтесь от аллергенов. В качестве профилактики 2 раза в день промывайте нос соленой водой. Это поможет увлажнить слизистую и избавить ее от грязи.
При сухом воздухе приобретите увлажнитель, перестаньте пользоваться сосудосуживающими каплями и спреями, избавьтесь от аллергенов. В качестве профилактики 2 раза в день промывайте нос соленой водой. Это поможет увлажнить слизистую и избавить ее от грязи.

 Если у вас крепкий иммунитет, то организм самостоятельно справится с этими возбудителями.
Если у вас крепкий иммунитет, то организм самостоятельно справится с этими возбудителями. В процессе болезни у животного могут появляться язвы на языке, носу, при осложнении патология переходит в артрит, пневмонию.
В процессе болезни у животного могут появляться язвы на языке, носу, при осложнении патология переходит в артрит, пневмонию. Он способен мутировать и принимать новые формы.
Он способен мутировать и принимать новые формы.
 Необходимо сдать целый ряд анализов для диагностирования наличия вируса:
Необходимо сдать целый ряд анализов для диагностирования наличия вируса:

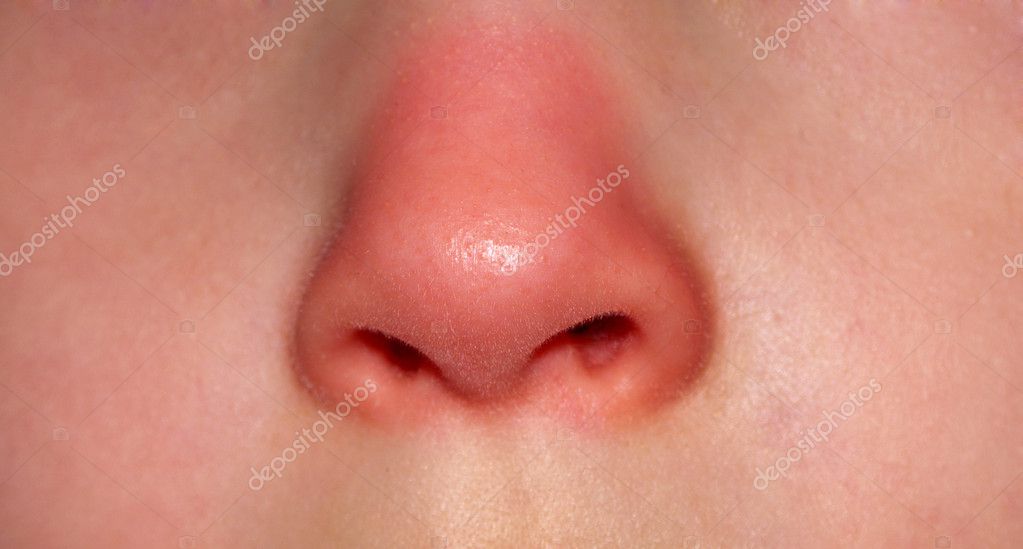
 При этом возбудителями становятся обычные микроорганизмы, которые в норме обитают на поверхности кожи. Но, когда организм ребенка здоров, то такие микробы не вызывают никаких проявлений. Как только происходит снижение защитных сил, они сразу же начинают активно размножаться, вызывая воспаление кожи с образованием ранок на губах или в уголках рта (заеды).
При этом возбудителями становятся обычные микроорганизмы, которые в норме обитают на поверхности кожи. Но, когда организм ребенка здоров, то такие микробы не вызывают никаких проявлений. Как только происходит снижение защитных сил, они сразу же начинают активно размножаться, вызывая воспаление кожи с образованием ранок на губах или в уголках рта (заеды).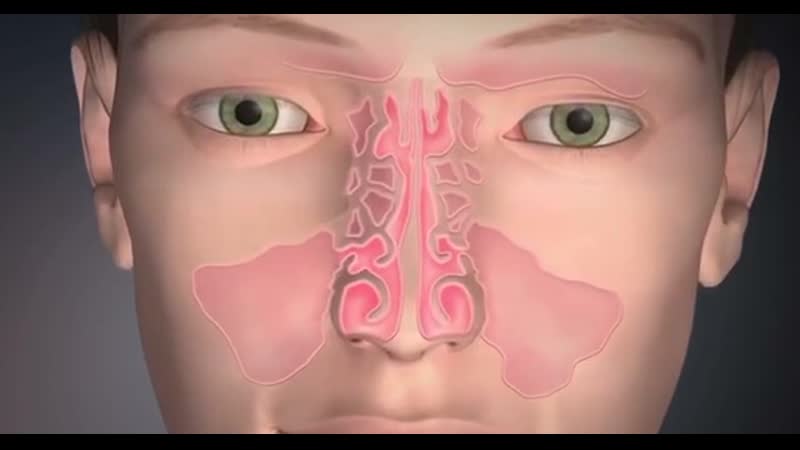
 Эрозия то заживает, то снова воспаляется. Дети могут испытывать болезненные ощущения, мешающие принимать им пищу и разговаривать.
Эрозия то заживает, то снова воспаляется. Дети могут испытывать болезненные ощущения, мешающие принимать им пищу и разговаривать. Поэтому каждая мама обязана учитывать этот факт. Ведь дети с таким проблемами подлежат тщательному обследованию:
Поэтому каждая мама обязана учитывать этот факт. Ведь дети с таким проблемами подлежат тщательному обследованию:
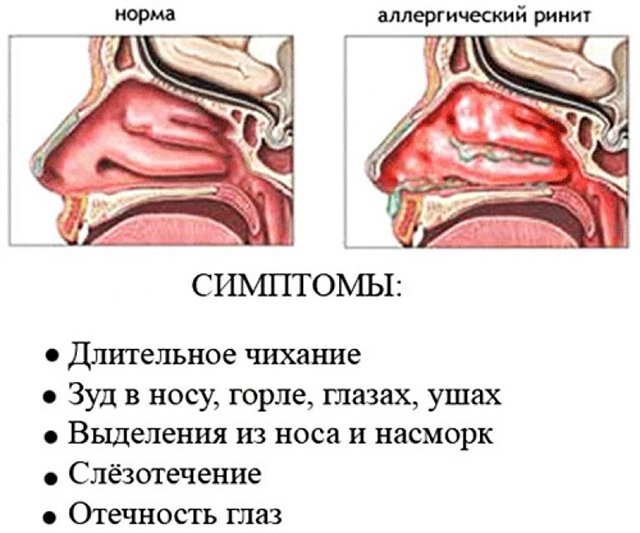
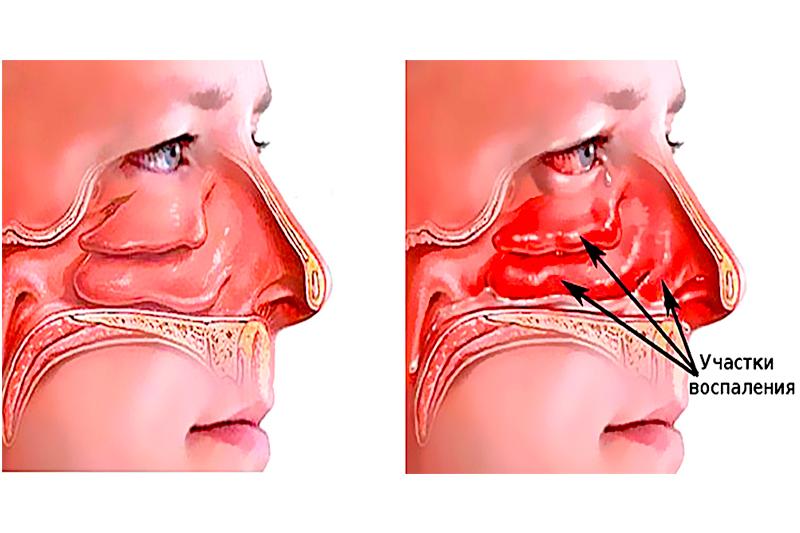 По каким причинам мы ощущаем, что что-то не так со слизистой носа? Это может быть зуд, который способен вызвать чихание. В некоторых случаях слезотечение. При визуальном осмотре могут быть видны в носу корочки или покраснения. А при пальпации определяется шершавость. Но может появиться и пульсирующая боль.
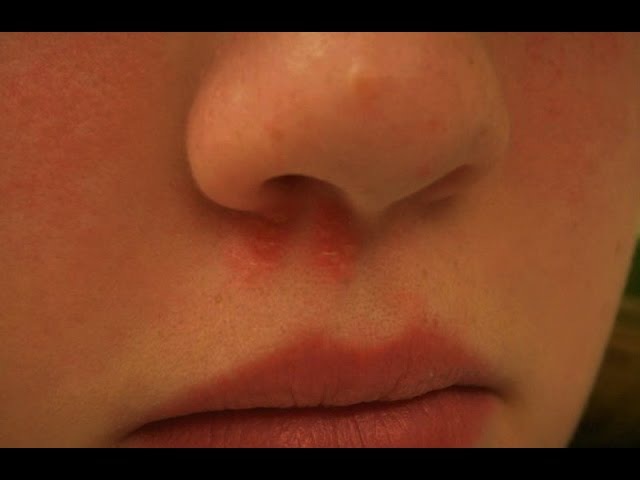
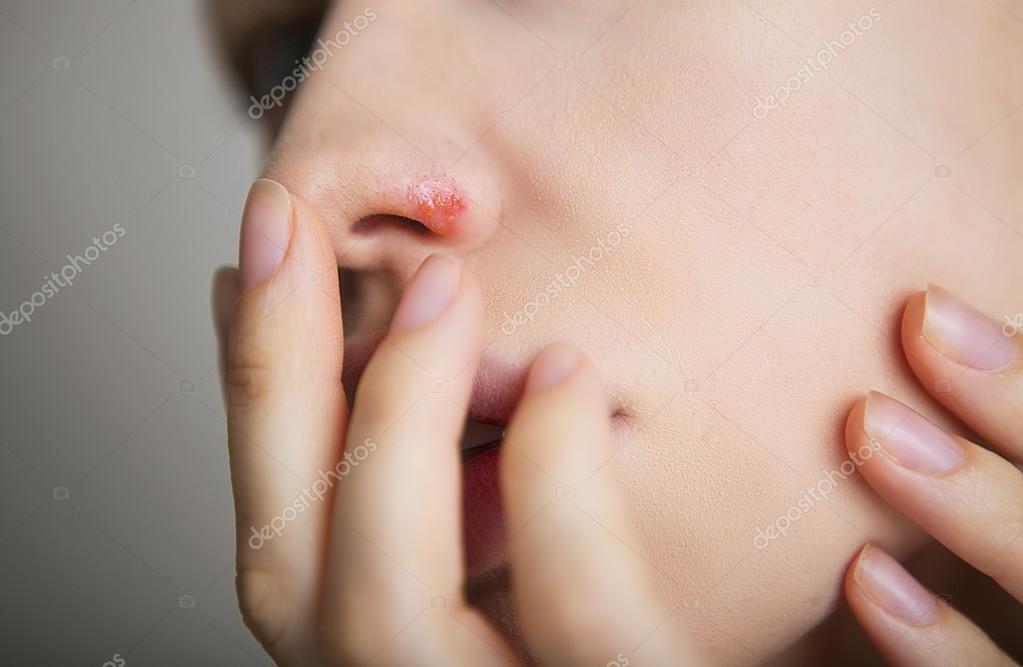
По каким причинам мы ощущаем, что что-то не так со слизистой носа? Это может быть зуд, который способен вызвать чихание. В некоторых случаях слезотечение. При визуальном осмотре могут быть видны в носу корочки или покраснения. А при пальпации определяется шершавость. Но может появиться и пульсирующая боль. Фурункулы появляются тогда, когда в сальную протоку проникает инфекция;
Фурункулы появляются тогда, когда в сальную протоку проникает инфекция;
 В большинстве случаев это не так. Изменения на слизистой могут быть симптомами болезней и лечить придётся вначале их, потому что, даже избавившись на какое-то время от ранок в носу, и не обращая внимания на основное заболевание, можно увидеть, что через некоторое время последует рецидив и опять в который раз придётся обращаться к регенерирующим мазям. Пока человек не поймёт, что надо лечить причину, а не следствие.
В большинстве случаев это не так. Изменения на слизистой могут быть симптомами болезней и лечить придётся вначале их, потому что, даже избавившись на какое-то время от ранок в носу, и не обращая внимания на основное заболевание, можно увидеть, что через некоторое время последует рецидив и опять в который раз придётся обращаться к регенерирующим мазям. Пока человек не поймёт, что надо лечить причину, а не следствие. Укрепляют иммунную систему и стимулируют её к активному противодействию микробам. Используют Галавит, Тамерит. Детям рекомендуют при первых признаках герпетического иммунодефицита использовать Ликопид.
Укрепляют иммунную систему и стимулируют её к активному противодействию микробам. Используют Галавит, Тамерит. Детям рекомендуют при первых признаках герпетического иммунодефицита использовать Ликопид. А, узнав диагноз, он порекомендует медикаментозные средства, чтобы параллельно с избавлением от болячек в носу вылечить основное заболевание, которое их спровоцировало. Народные средства тоже помогут в этом случае. Правда, если нет аллергических реакций на тот или иной природный компонент.
А, узнав диагноз, он порекомендует медикаментозные средства, чтобы параллельно с избавлением от болячек в носу вылечить основное заболевание, которое их спровоцировало. Народные средства тоже помогут в этом случае. Правда, если нет аллергических реакций на тот или иной природный компонент. Если вы замечаете у себя болячки в носу, особенно если они появляются неоднократно, долго заживают, болят и гноятся – есть повод серьезно задуматься о состоянии своего здоровья и обратиться к врачу.
Если вы замечаете у себя болячки в носу, особенно если они появляются неоднократно, долго заживают, болят и гноятся – есть повод серьезно задуматься о состоянии своего здоровья и обратиться к врачу.
 Ни в коем случае нельзя пытаться выдавить фурункулы! Этим можно усугубить ситуацию и занести инфекцию. Чаще всего они возникают у тех людей, которые много контактируют с цементом и хромом.
Ни в коем случае нельзя пытаться выдавить фурункулы! Этим можно усугубить ситуацию и занести инфекцию. Чаще всего они возникают у тех людей, которые много контактируют с цементом и хромом. Если речь идет об острых респираторных заболеваниях и отеках слизистой, то нужно прекратить использование сосудосуживающих средств и проконсультироваться с врачом по поводу изменения лечения. Для заживления можно использовать Левомеколь или любую другую мазь с регенерирующим эффектом.
Если речь идет об острых респираторных заболеваниях и отеках слизистой, то нужно прекратить использование сосудосуживающих средств и проконсультироваться с врачом по поводу изменения лечения. Для заживления можно использовать Левомеколь или любую другую мазь с регенерирующим эффектом.
 Если вы имеете предрасположенность к аллергическим реакциям, лучше не прибегать к таким средствам, а посетить врача.
Если вы имеете предрасположенность к аллергическим реакциям, лучше не прибегать к таким средствам, а посетить врача.

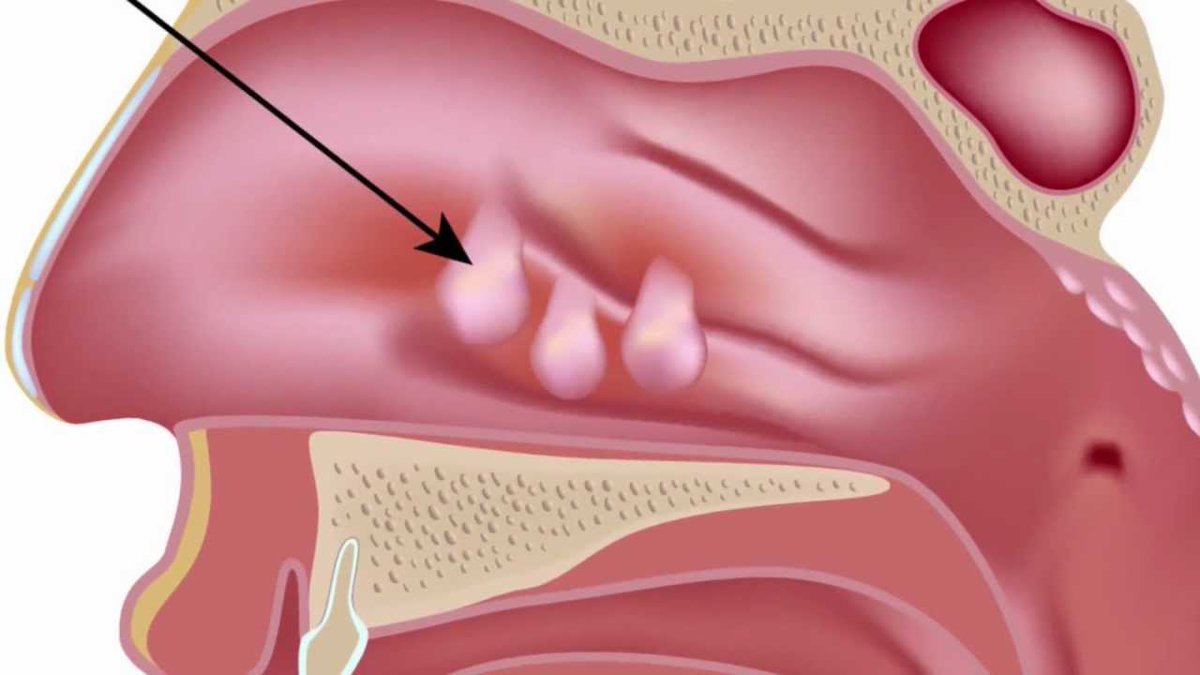
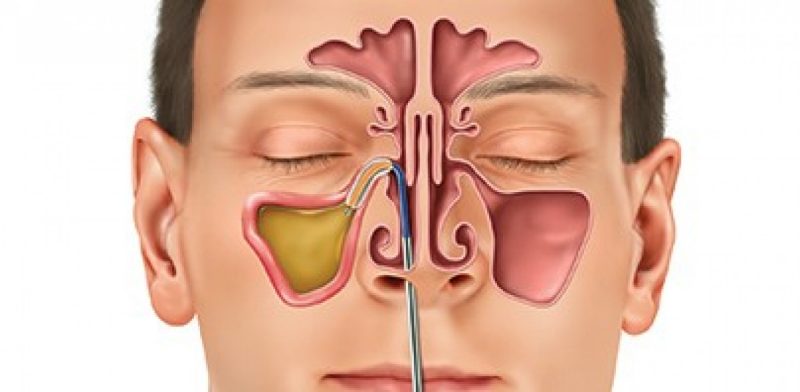 Некоторые из них находятся в носу. Тем не менее, не только они являются причиной возникновения боли и дискомфорта.
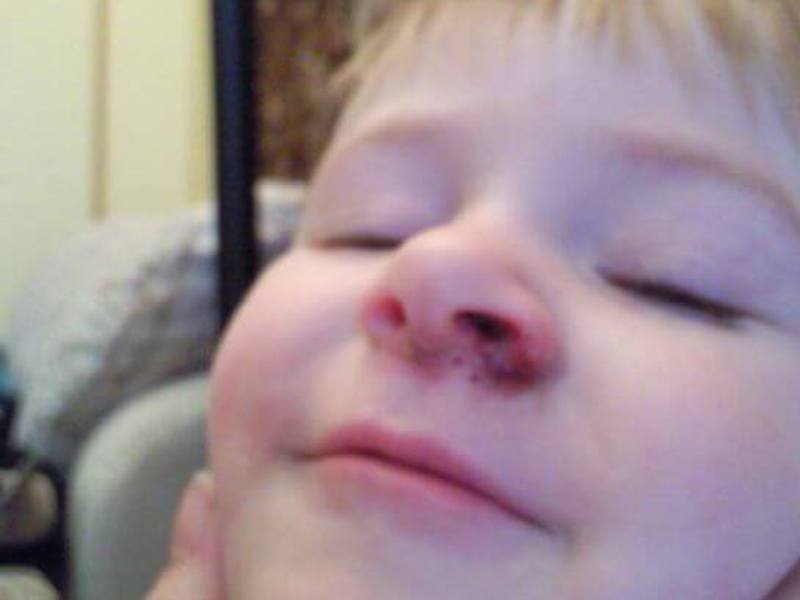
Некоторые из них находятся в носу. Тем не менее, не только они являются причиной возникновения боли и дискомфорта. Эти носовые язвы от герпеса могут появиться как многочисленные образования, или как одно больщое воспаление. У них есть одно сходство — они очень болезнены.
Эти носовые язвы от герпеса могут появиться как многочисленные образования, или как одно больщое воспаление. У них есть одно сходство — они очень болезнены.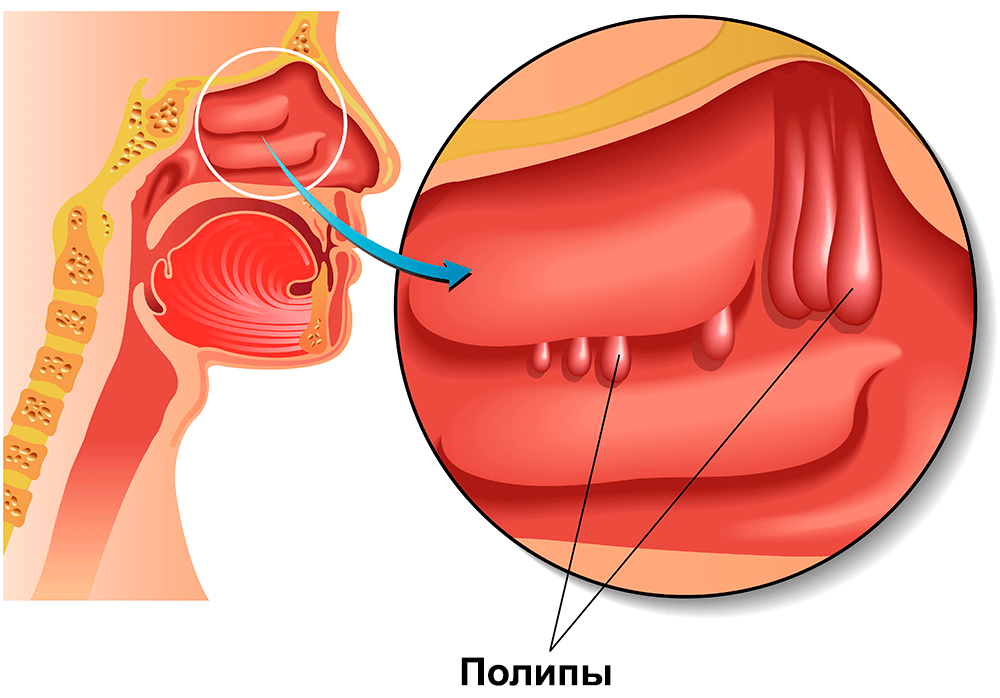
 Также убедитесь в том, что ваши руки чистые, если вам нужно прикоснуться к внутренней поверхности носа.
Также убедитесь в том, что ваши руки чистые, если вам нужно прикоснуться к внутренней поверхности носа.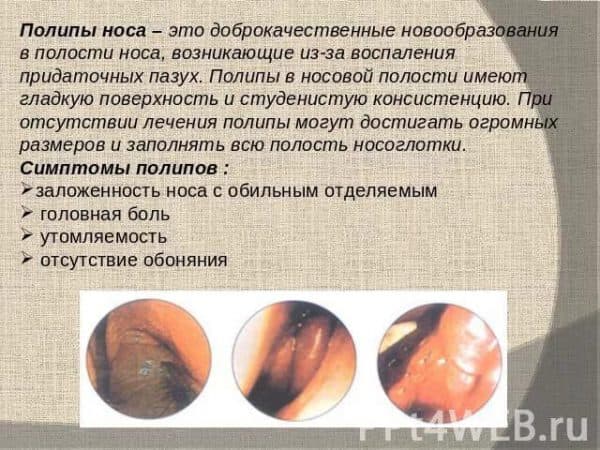
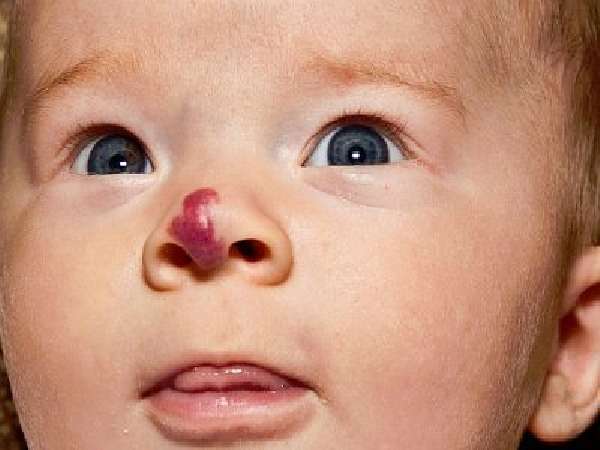
 Не прикладывайте лед непосредственно к коже.
Не прикладывайте лед непосредственно к коже.

 Но некоторые перерывы, возможно, придется исправить раньше. Ваш лечащий врач предоставит вам дополнительную информацию.
Но некоторые перерывы, возможно, придется исправить раньше. Ваш лечащий врач предоставит вам дополнительную информацию.
 Продолжайте принимать пакеты со льдом 3–4 раза в день в течение следующих 2 дней, а затем по мере необходимости.
Продолжайте принимать пакеты со льдом 3–4 раза в день в течение следующих 2 дней, а затем по мере необходимости. Это симптом более серьезной проблемы.
Это симптом более серьезной проблемы.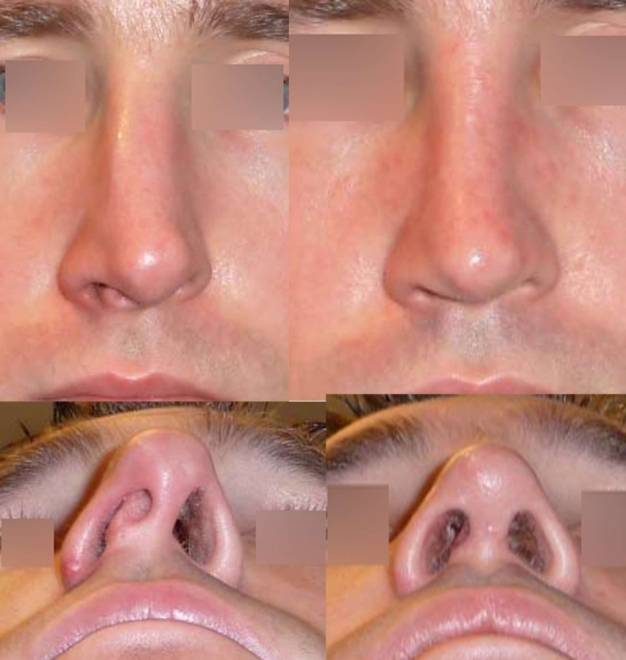 К ним относятся увеличивающийся отек, боль или покраснение вокруг раны или гной, вытекающий из раны.
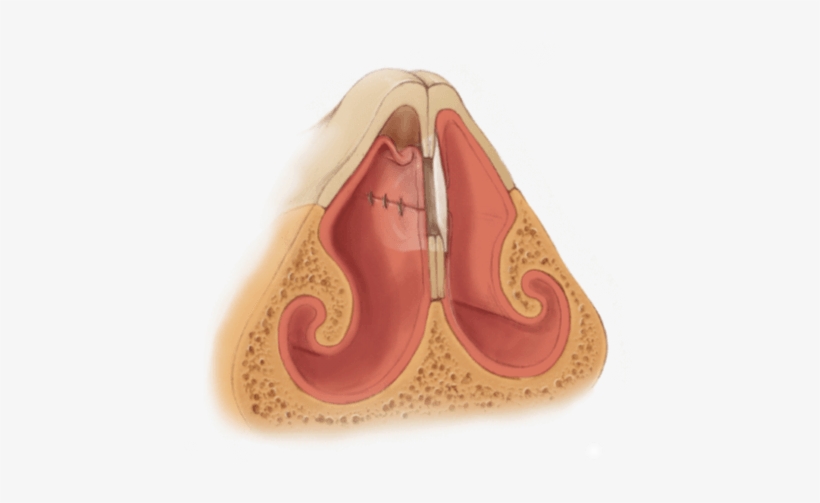
К ним относятся увеличивающийся отек, боль или покраснение вокруг раны или гной, вытекающий из раны. Ваш врач может набить нос абсорбирующим материалом, чтобы уменьшить кровотечение и дать носу шанс зажить.
Ваш врач может набить нос абсорбирующим материалом, чтобы уменьшить кровотечение и дать носу шанс зажить.

 Rак правило, диагноз бронхит предполагает что нужно идти в аптеку покупать лекарства, при этом чаще всего получается выбросить деньги на ветер, потому что весь этот пакет с лекарствами может заменить единственный продукт пчеловодства – прополис. Лечение бронхита прополисом доступнее с финансовой точки зрения и гораздо эффективнее.
Rак правило, диагноз бронхит предполагает что нужно идти в аптеку покупать лекарства, при этом чаще всего получается выбросить деньги на ветер, потому что весь этот пакет с лекарствами может заменить единственный продукт пчеловодства – прополис. Лечение бронхита прополисом доступнее с финансовой точки зрения и гораздо эффективнее.
 Загрузка…
Загрузка…
















 В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
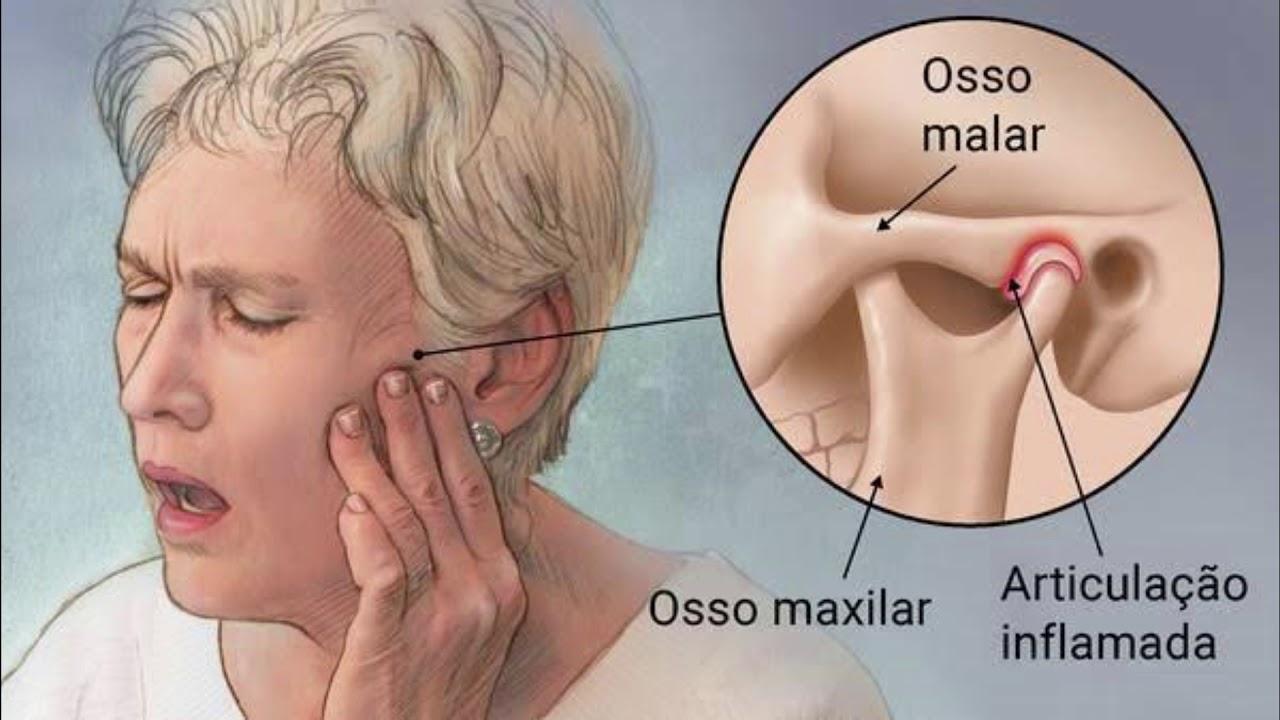
 В ряде случаев сжатие нерва в небольших костных каналах верхней челюсти происходит из-за отека окружающих тканей вследствие частых ринитов или хронического воспаления в области зуба. Нерв может сдавливать разрастающаяся опухоль. Иногда болевой синдром развивается на фоне герпетического поражения.
В ряде случаев сжатие нерва в небольших костных каналах верхней челюсти происходит из-за отека окружающих тканей вследствие частых ринитов или хронического воспаления в области зуба. Нерв может сдавливать разрастающаяся опухоль. Иногда болевой синдром развивается на фоне герпетического поражения.
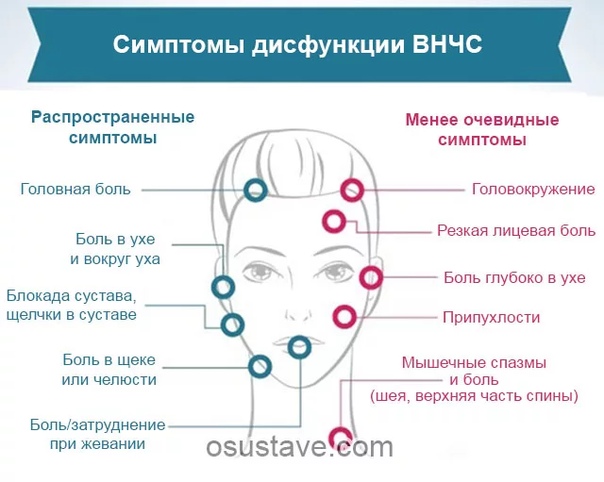
 Суть этой операции заключается в изоляции нерва и сосуда, который его сдавливает. Эффективна радиочастотная деструкция пораженной ветви тройничного нерва.
Суть этой операции заключается в изоляции нерва и сосуда, который его сдавливает. Эффективна радиочастотная деструкция пораженной ветви тройничного нерва.
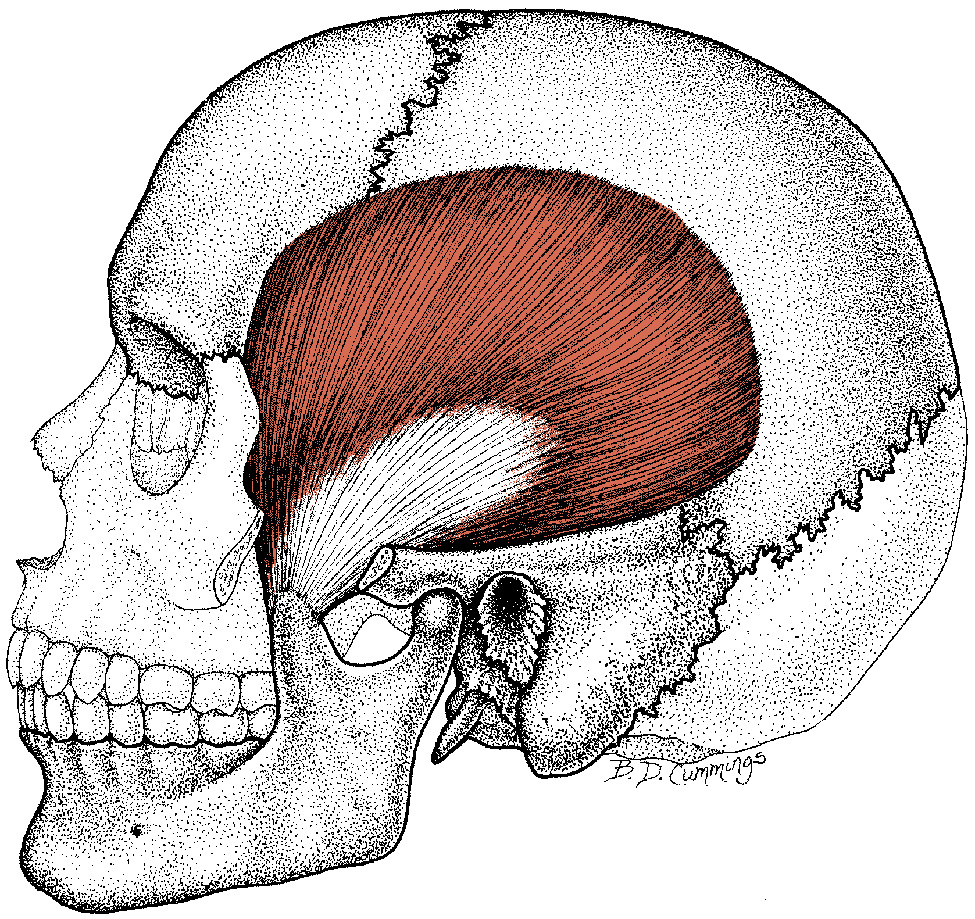




 Очень хорошо. Но проблема есть, и рано или поздно она проявится — чаще всего после посещения стоматолога»
Фото: pixabay.com
Очень хорошо. Но проблема есть, и рано или поздно она проявится — чаще всего после посещения стоматолога»
Фото: pixabay.com

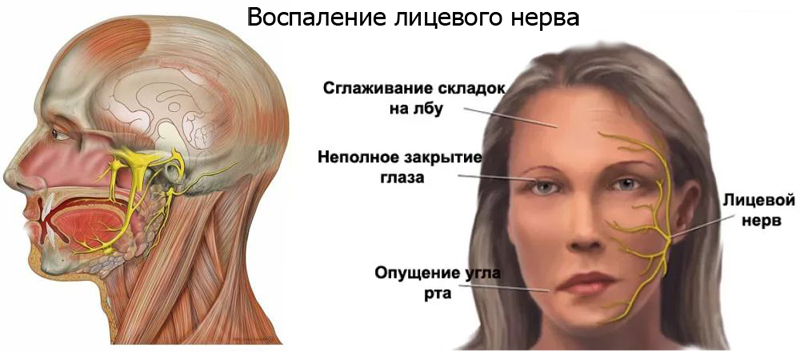 Для этого пальцами помассируйте углы нижней челюсти и щеки.
Для этого пальцами помассируйте углы нижней челюсти и щеки.
 Встречаются переломы как одной, так и обеих челюстей одновременно. Помимо острых болезненных ощущений, перелом характеризуется невозможностью жевания, отечностью и наличием кровоподтеков.
Встречаются переломы как одной, так и обеих челюстей одновременно. Помимо острых болезненных ощущений, перелом характеризуется невозможностью жевания, отечностью и наличием кровоподтеков.

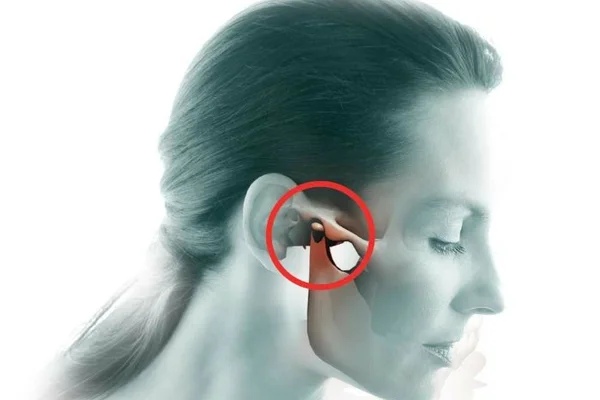 Это связано с тем, что челюсть уже сформирована и для роста дополнительных моляров может не хватать места.
Это связано с тем, что челюсть уже сформирована и для роста дополнительных моляров может не хватать места.
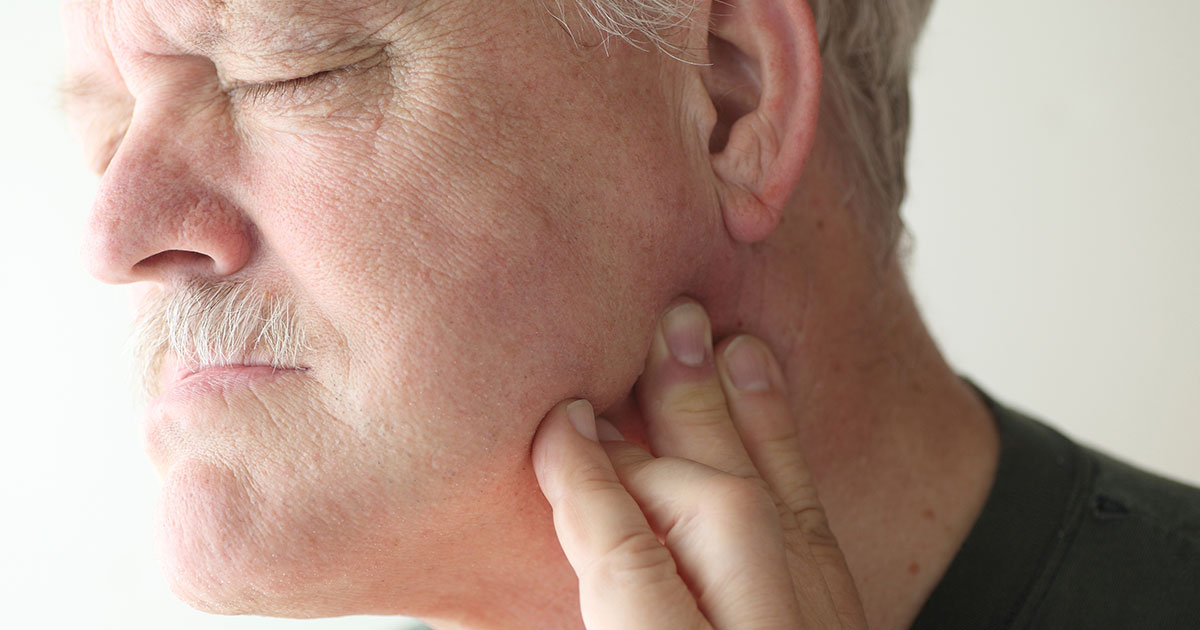 Внешне абсцесс выражается в отечности подчелюстного треугольника и искажении формы лица.
Внешне абсцесс выражается в отечности подчелюстного треугольника и искажении формы лица.
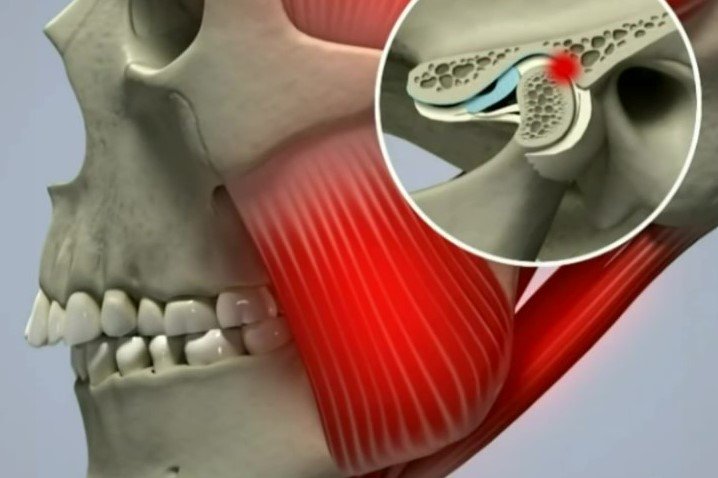 Возникает она, как правило, при общении либо приеме пищи. Боль носит приступообразный характер, длится около 2—3 минут, после чего ослабевает.
Возникает она, как правило, при общении либо приеме пищи. Боль носит приступообразный характер, длится около 2—3 минут, после чего ослабевает.
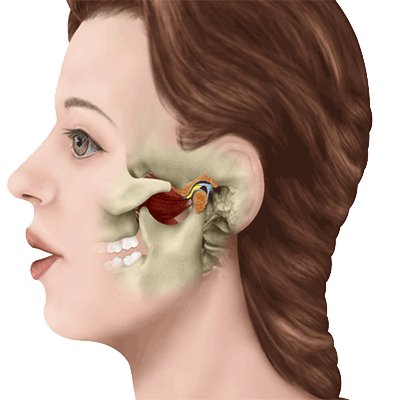

 О том, почему может возникнуть боль в челюсти возле уха, будет рассказано дальше.
О том, почему может возникнуть боль в челюсти возле уха, будет рассказано дальше.





 Поэтому при развитии подобных симптомов больному не рекомендуется тянуть с визитом к доктору или заниматься самолечением. Это может спровоцировать осложнения и переход патологий в хроническую форму.
Поэтому при развитии подобных симптомов больному не рекомендуется тянуть с визитом к доктору или заниматься самолечением. Это может спровоцировать осложнения и переход патологий в хроническую форму.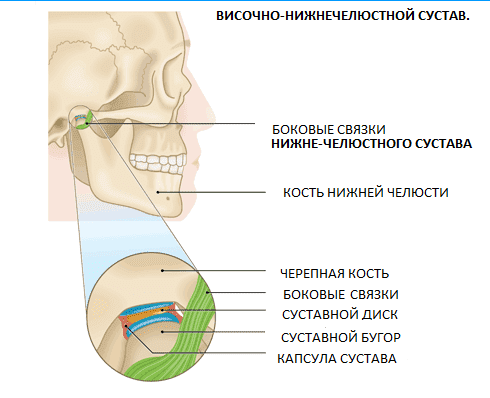 Самым распространенным является гнойно-воспалительное поражение кости – остеомиелит. Человек при этом чувствует резкую боль, повышается температура тела. Другим заболеванием, поражающим челюстной сустав, является артроз. Основные симптомы – хруст и ноющие боли в челюсти. Поставить точный диагноз может только врач во время осмотра и после проведения рентгена или МРТ;
Самым распространенным является гнойно-воспалительное поражение кости – остеомиелит. Человек при этом чувствует резкую боль, повышается температура тела. Другим заболеванием, поражающим челюстной сустав, является артроз. Основные симптомы – хруст и ноющие боли в челюсти. Поставить точный диагноз может только врач во время осмотра и после проведения рентгена или МРТ;
 Симптомы лимфаденита – боль под нижней челюстью, повышенная температура, слабость. На фоне данного заболевания также может развиться абсцесс или поднижнечелюстная флегмона.
Симптомы лимфаденита – боль под нижней челюстью, повышенная температура, слабость. На фоне данного заболевания также может развиться абсцесс или поднижнечелюстная флегмона.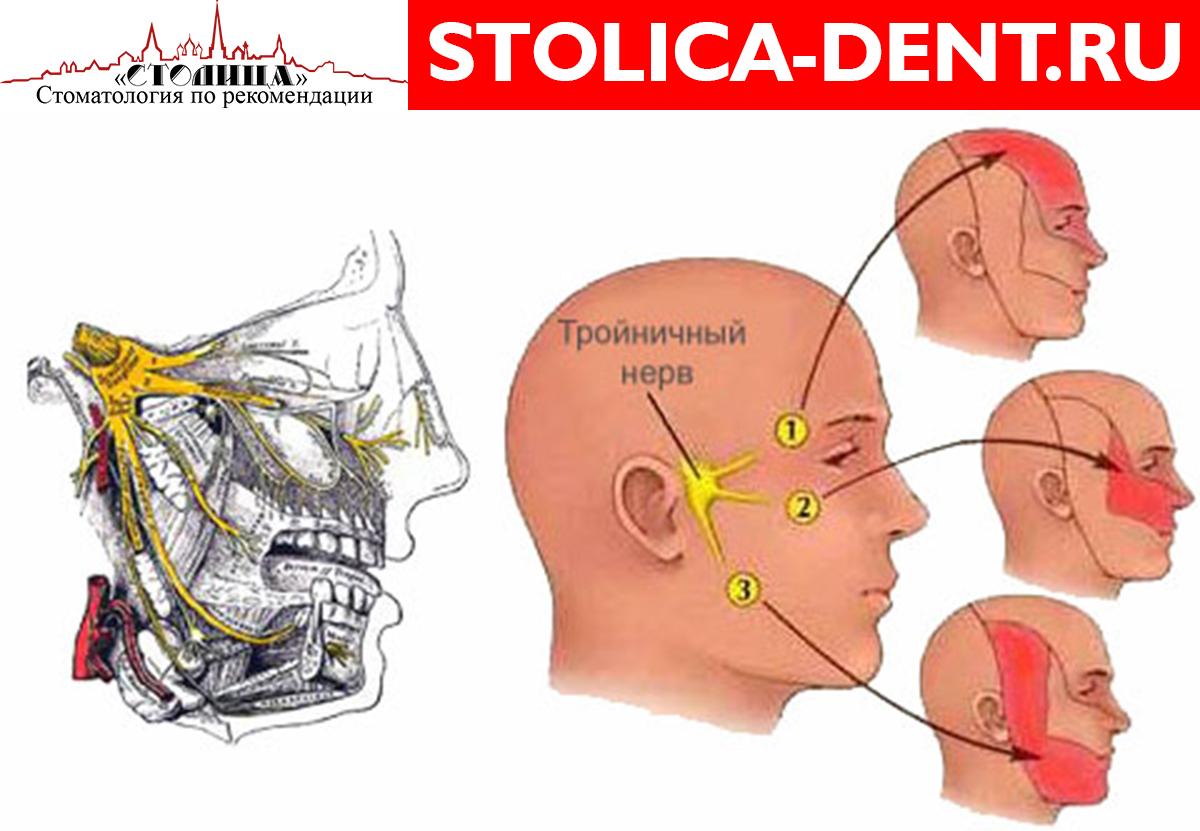 Болт в таком случае пульсирующие и усиливаются ночью.
Болт в таком случае пульсирующие и усиливаются ночью.
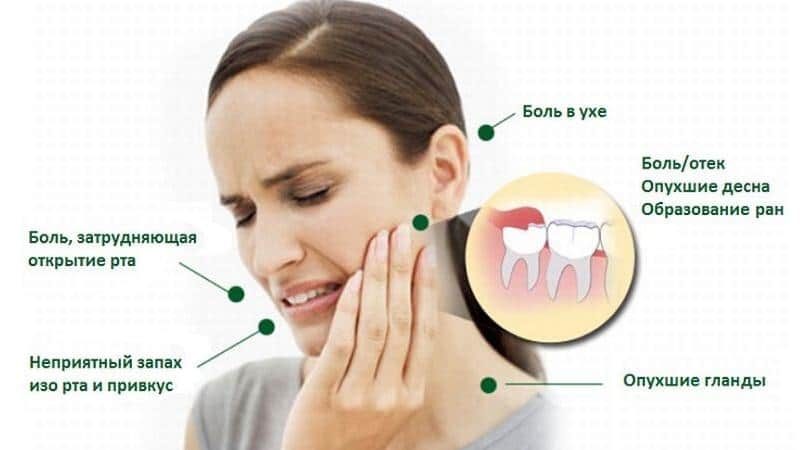 Ухо болит по различным причинам – простуда, инфекция, травма. Другими словами, все что угодно может быть поводом для подобного симптома. Незначительные проявления лечатся самостоятельно, но с длительной и серьезной болью лучше обратиться к врачу. Ведь не исключено возникновение последствий и в дальнейшем терапия значительно усложнится.
Ухо болит по различным причинам – простуда, инфекция, травма. Другими словами, все что угодно может быть поводом для подобного симптома. Незначительные проявления лечатся самостоятельно, но с длительной и серьезной болью лучше обратиться к врачу. Ведь не исключено возникновение последствий и в дальнейшем терапия значительно усложнится. Отсутствие надлежащей терапии часто приводит к развитию гнойного воспаления и ушным выделениям;
Отсутствие надлежащей терапии часто приводит к развитию гнойного воспаления и ушным выделениям; Появляется светобоязнь, иногда сопровождаемая подергиванием глазных яблок;
Появляется светобоязнь, иногда сопровождаемая подергиванием глазных яблок; Снизить болевые ощущения и ускорить процесс выздоровления помогут нехитрые способы. Но если симптомы не проходят и даже нарастают – лучше обратиться за квалифицированной помощью к врачу. Главное, выяснить причину боли. В домашних условиях доступно лечить легкую форму отита.
Снизить болевые ощущения и ускорить процесс выздоровления помогут нехитрые способы. Но если симптомы не проходят и даже нарастают – лучше обратиться за квалифицированной помощью к врачу. Главное, выяснить причину боли. В домашних условиях доступно лечить легкую форму отита. Через 3-4 часа следует менять вкладыш;
Через 3-4 часа следует менять вкладыш; Но многие воспринимают отсутствие боли как сигнал к выздоровлению и не спешат к врачу.
Но многие воспринимают отсутствие боли как сигнал к выздоровлению и не спешат к врачу. Поможет диета для укрепления организма и уменьшения выработки слизи. Нужно употреблять много зелени, цитрусовых, ягод, овощей, бобов и орехов. А вот молочное, яйца, сладкое, жареное и красное мясо лучше исключить из рациона, на период заболевания. Подобные продукты стимулируют процесс выработки слизи и затрудняют ее вывод из организма. Дополнительно необходимо поддерживать иммунитет в тонусе. Желательно хотя бы временно отказаться от вредных привычек, не допускать переохлаждения, особенно, надо беречь больное ухо и следовать врачебным рекомендациям. Требуется тщательная гигиена ушей, рта, глаз и всего что связано со слуховым аппаратом.
Поможет диета для укрепления организма и уменьшения выработки слизи. Нужно употреблять много зелени, цитрусовых, ягод, овощей, бобов и орехов. А вот молочное, яйца, сладкое, жареное и красное мясо лучше исключить из рациона, на период заболевания. Подобные продукты стимулируют процесс выработки слизи и затрудняют ее вывод из организма. Дополнительно необходимо поддерживать иммунитет в тонусе. Желательно хотя бы временно отказаться от вредных привычек, не допускать переохлаждения, особенно, надо беречь больное ухо и следовать врачебным рекомендациям. Требуется тщательная гигиена ушей, рта, глаз и всего что связано со слуховым аппаратом.

 Если эти условия влияют на костный сустав челюсти, может развиться боль.
Если эти условия влияют на костный сустав челюсти, может развиться боль.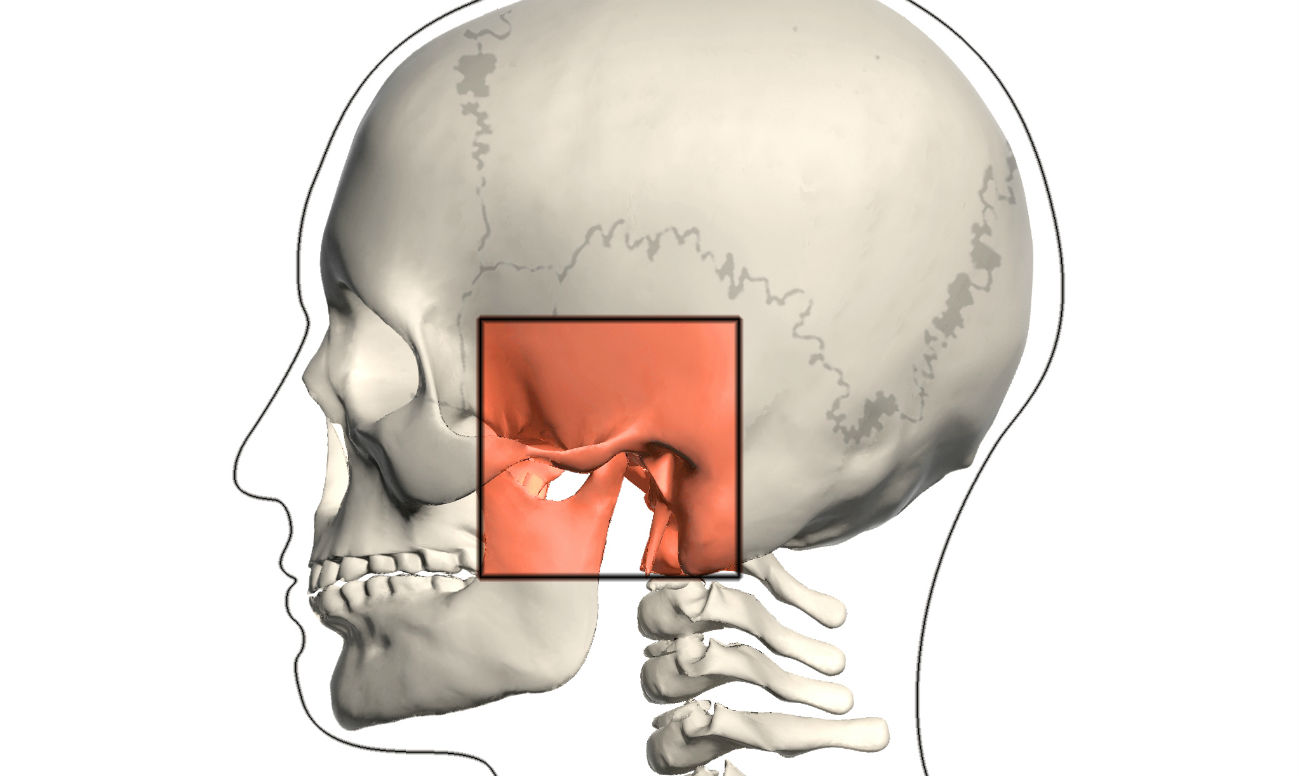 Это может вызвать боль в груди, а также в челюсти. Человек, страдающий стенокардией, также подвержен риску сердечного приступа.
Это может вызвать боль в груди, а также в челюсти. Человек, страдающий стенокардией, также подвержен риску сердечного приступа.
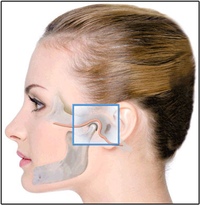 Доступны различные варианты.
Доступны различные варианты. Узнайте больше о подтяжках здесь.
Узнайте больше о подтяжках здесь.
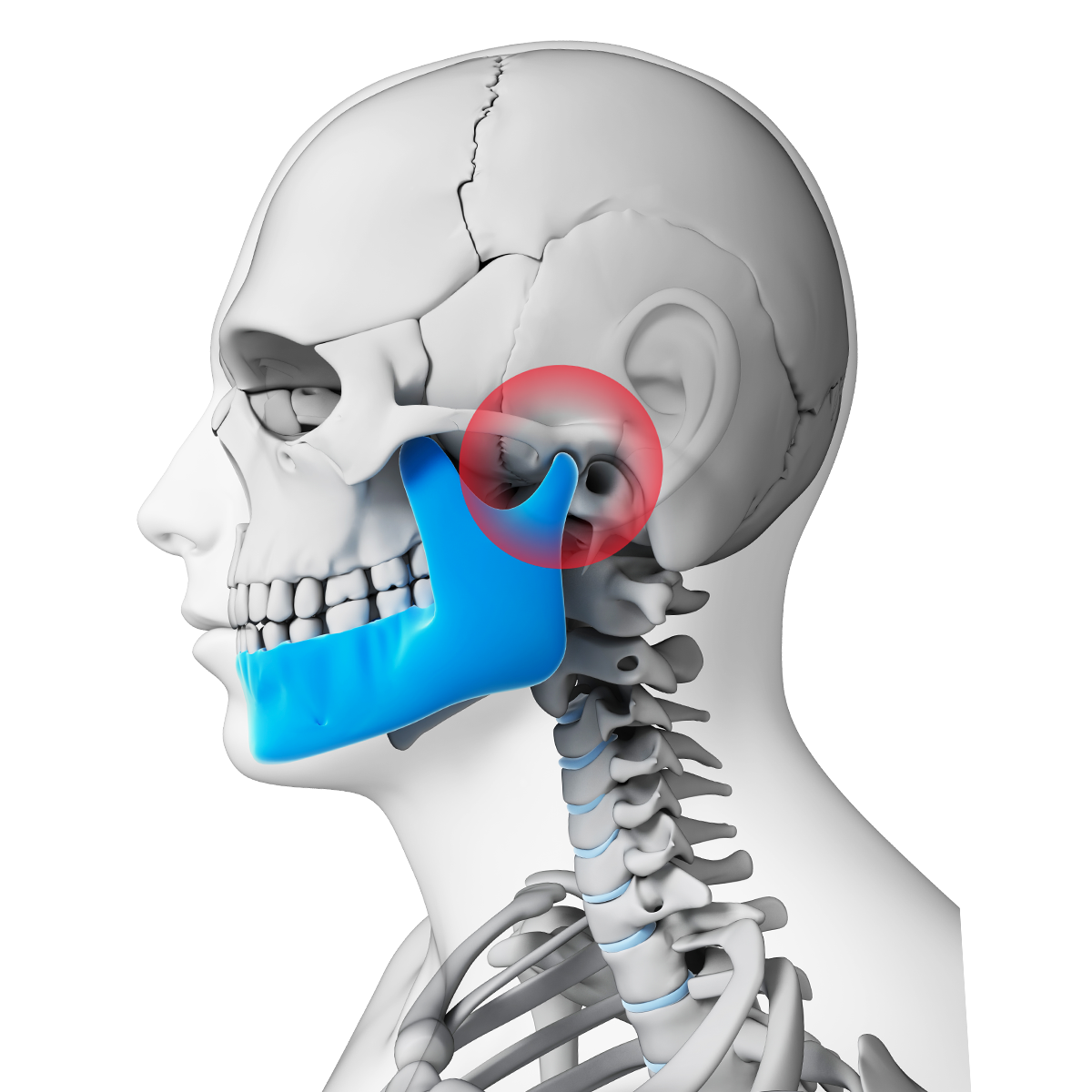
 Для него характерно щелканье или хлопание челюстью и затруднение при открывании рта. Вы можете почувствовать боль и болезненность челюсти, боль в ушах, и ваша челюсть может болеть при жевании или глотании.
Для него характерно щелканье или хлопание челюстью и затруднение при открывании рта. Вы можете почувствовать боль и болезненность челюсти, боль в ушах, и ваша челюсть может болеть при жевании или глотании.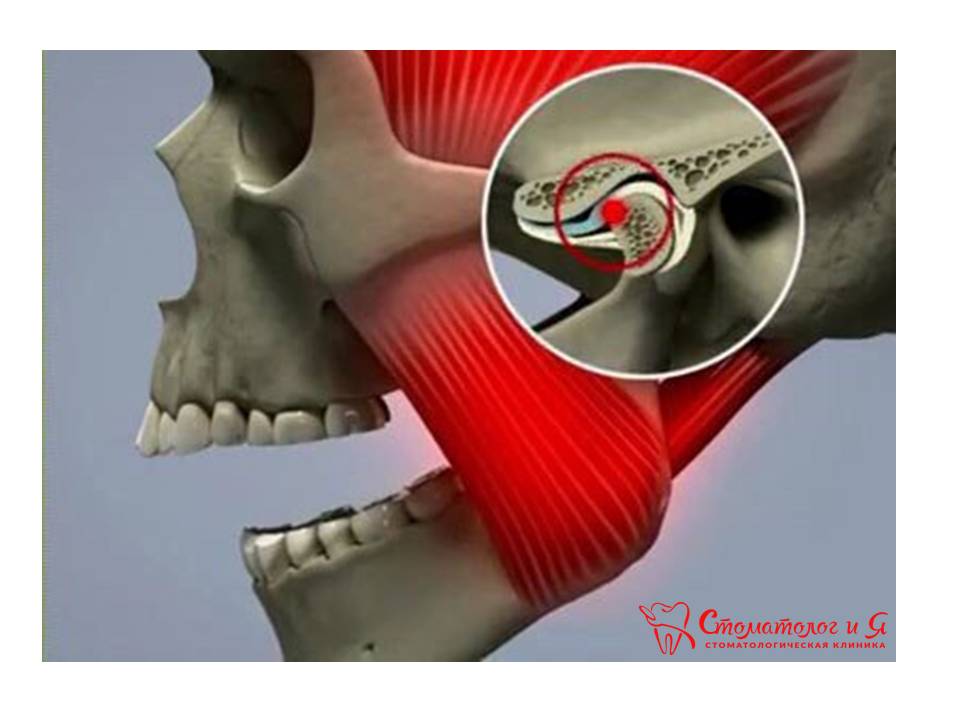
 Тепло или пакеты со льдом
Тепло или пакеты со льдом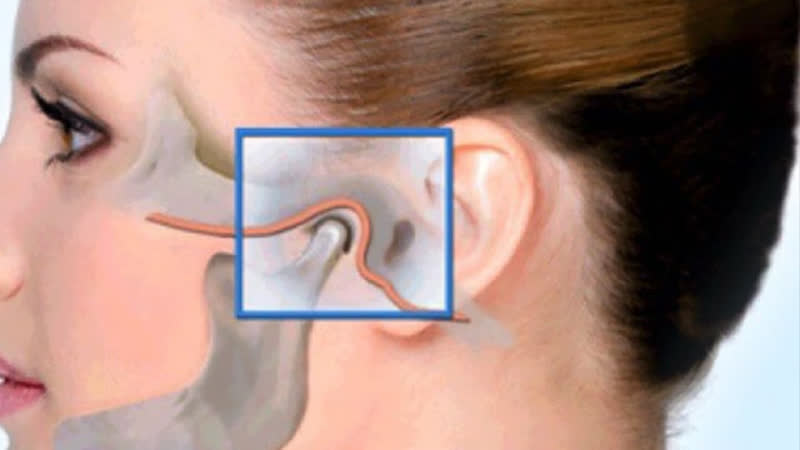 Он служит защитным средством для ваших зубов и может помочь снизить частоту стачивания зубов в долгосрочной перспективе. Вы всегда должны консультироваться со своим стоматологом, чтобы определить правильное лечение боли в челюсти. В зависимости от вашего состояния стоматолог может порекомендовать лучшее лечение: например, ночную защиту от бруксизма или капу для ВНЧС.
Он служит защитным средством для ваших зубов и может помочь снизить частоту стачивания зубов в долгосрочной перспективе. Вы всегда должны консультироваться со своим стоматологом, чтобы определить правильное лечение боли в челюсти. В зависимости от вашего состояния стоматолог может порекомендовать лучшее лечение: например, ночную защиту от бруксизма или капу для ВНЧС. Если вы когда-либо испытываете необычно сильную боль в зубе или челюсти с одной стороны или если что-то не так в этой области, обязательно назначьте встречу.В некоторых случаях может потребоваться удаление зуба или процедура корневого канала.
Если вы когда-либо испытываете необычно сильную боль в зубе или челюсти с одной стороны или если что-то не так в этой области, обязательно назначьте встречу.В некоторых случаях может потребоваться удаление зуба или процедура корневого канала. Ваш врач или стоматолог может не сказать вам, что вызывает боль в ВНЧС. Однако расстройство ВНЧС может возникнуть в следующих ситуациях:
Ваш врач или стоматолог может не сказать вам, что вызывает боль в ВНЧС. Однако расстройство ВНЧС может возникнуть в следующих ситуациях: Они также будут прислушиваться к любому щелчку или скрипу, когда вы двигаете челюстью, и проверять движения челюсти и лицевых мышц. Рентген или дополнительное обследование, такое как компьютерная томография или МРТ, также могут помочь вашему врачу исключить другие проблемы и дать полную картину того, что происходит с вашим лицом.
Они также будут прислушиваться к любому щелчку или скрипу, когда вы двигаете челюстью, и проверять движения челюсти и лицевых мышц. Рентген или дополнительное обследование, такое как компьютерная томография или МРТ, также могут помочь вашему врачу исключить другие проблемы и дать полную картину того, что происходит с вашим лицом.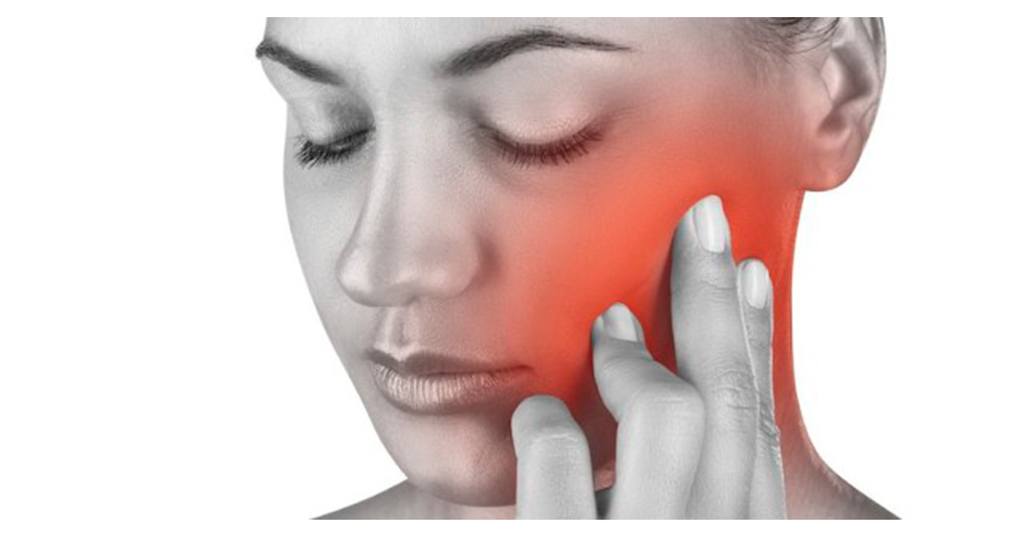
 Некоторые из них могут включать открытую операцию на суставе, артроцентез, инъекции в сустав, артроскопию ВНЧС или модифицированную кондилотомию.Эти процедуры варьируются от неинвазивных до традиционных хирургических вмешательств.
Некоторые из них могут включать открытую операцию на суставе, артроцентез, инъекции в сустав, артроскопию ВНЧС или модифицированную кондилотомию.Эти процедуры варьируются от неинвазивных до традиционных хирургических вмешательств. Даже без лечения большинство симптомов исчезают, вероятно, потому, что полоса ткани позади диска покрывается рубцами и функционирует как исходный диск. Обычно движения челюсти достаточно для нормальной деятельности, хотя челюсть может открываться не так широко, как раньше. Оральный прибор обычно надевают во время сна, но иногда его также надевают во время бодрствования.
Даже без лечения большинство симптомов исчезают, вероятно, потому, что полоса ткани позади диска покрывается рубцами и функционирует как исходный диск. Обычно движения челюсти достаточно для нормальной деятельности, хотя челюсть может открываться не так широко, как раньше. Оральный прибор обычно надевают во время сна, но иногда его также надевают во время бодрствования.

 Движение в этом суставе позволяет открывать и закрывать рот и жевать из стороны в сторону.
Движение в этом суставе позволяет открывать и закрывать рот и жевать из стороны в сторону. Все это симптомы проблем с ВНЧС.
Все это симптомы проблем с ВНЧС. Таким образом, может быть полезна мягкая диета, а также корректирующие упражнения и тепло. Часто могут помочь физиотерапевтические упражнения, и стоматологи могут показать вам некоторые из них.
Таким образом, может быть полезна мягкая диета, а также корректирующие упражнения и тепло. Часто могут помочь физиотерапевтические упражнения, и стоматологи могут показать вам некоторые из них.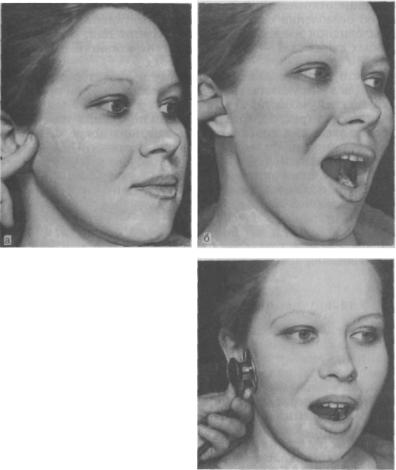 Возможно, вам придется носить это все время или только на ночь. Если прибор облегчит ваши симптомы, возможно, вам придется навсегда исправить прикус. У некоторых пациентов облегчение наступает мгновенно, у других это может занять много времени.
Возможно, вам придется носить это все время или только на ночь. Если прибор облегчит ваши симптомы, возможно, вам придется навсегда исправить прикус. У некоторых пациентов облегчение наступает мгновенно, у других это может занять много времени.
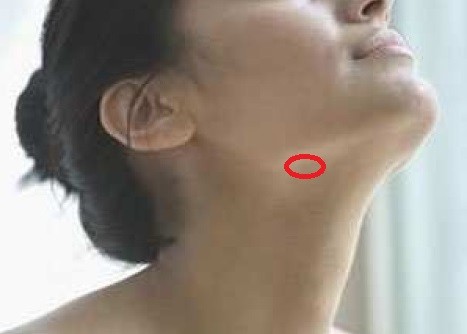


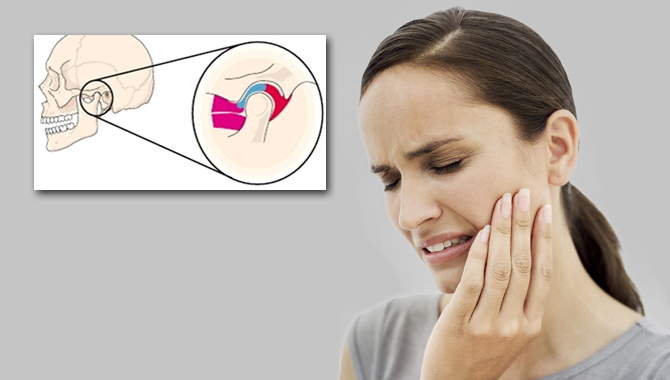 Обратитесь к стоматологу или своему врачу для постановки диагноза.
Обратитесь к стоматологу или своему врачу для постановки диагноза.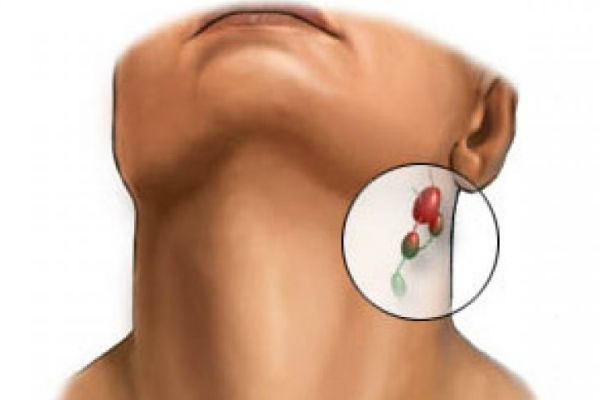
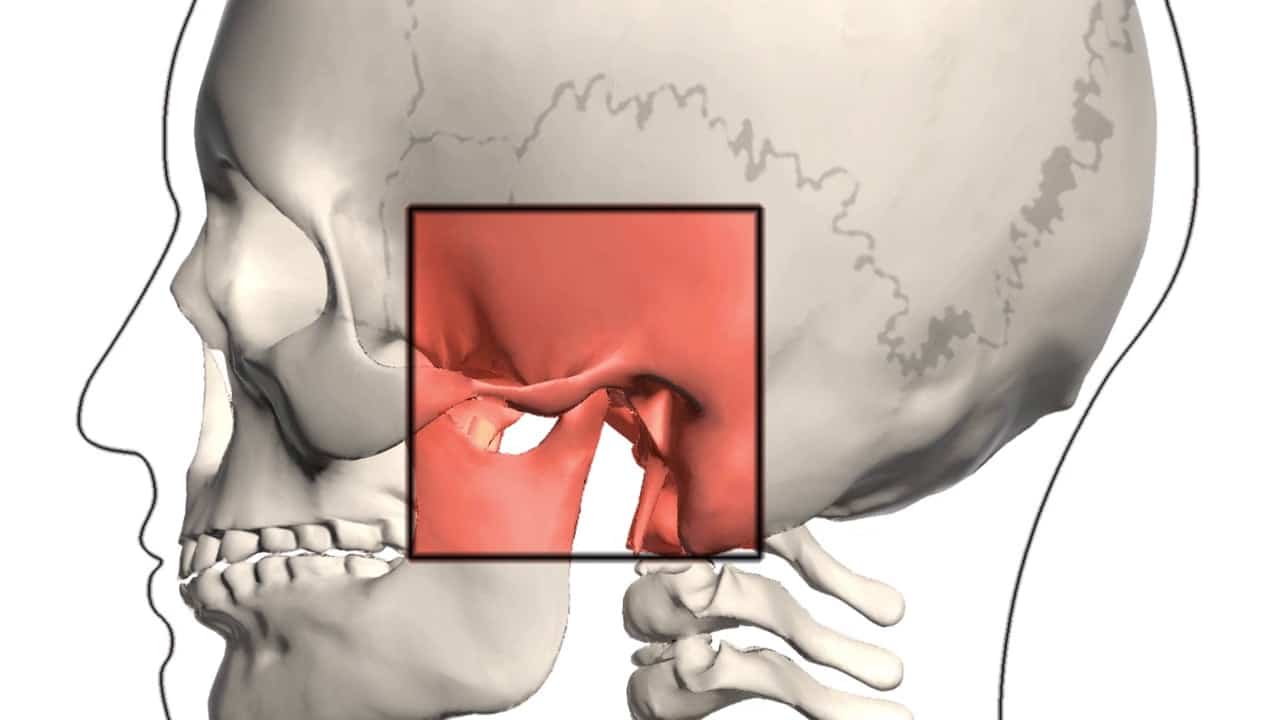 Когда пазухи опухают и воспаляются, боль и давление, которые мы чувствуем в этих областях, могут легко перейти к челюсти. Это вызывает боль в челюсти, а также головные боли, боли в ушах и общую болезненность лица и дискомфорт.
Когда пазухи опухают и воспаляются, боль и давление, которые мы чувствуем в этих областях, могут легко перейти к челюсти. Это вызывает боль в челюсти, а также головные боли, боли в ушах и общую болезненность лица и дискомфорт. Это поможет исключить любые сопутствующие заболевания, такие как проблемы с челюстью или проблемы со здоровьем полости рта, такие как кариес и болезни десен.Однако, если ни одна из этих проблем не диагностирована, и вы чувствуете заложенность носа, возможно, у вас инфекция носовых пазух или тяжелая аллергия, которые могут причинять вам дискомфорт. В этом случае мы можем направить вас к терапевту, который сможет предоставить вам соответствующее лечение.
Это поможет исключить любые сопутствующие заболевания, такие как проблемы с челюстью или проблемы со здоровьем полости рта, такие как кариес и болезни десен.Однако, если ни одна из этих проблем не диагностирована, и вы чувствуете заложенность носа, возможно, у вас инфекция носовых пазух или тяжелая аллергия, которые могут причинять вам дискомфорт. В этом случае мы можем направить вас к терапевту, который сможет предоставить вам соответствующее лечение. «Все болезни от нервов», — часто слышим мы. Но, иногда причины развития недуга залегают еще глубже и кроются в наличии определенных внутренних переживаний, страхов, конфликтов с самим собой и т.д. То есть вступает в силу так называемая психосоматика.
«Все болезни от нервов», — часто слышим мы. Но, иногда причины развития недуга залегают еще глубже и кроются в наличии определенных внутренних переживаний, страхов, конфликтов с самим собой и т.д. То есть вступает в силу так называемая психосоматика.



 В подобных ситуациях люди беспокоятся, их дыхание нарушается, и организм реагирует на объект неприязни насморком и развитием гайморита.
В подобных ситуациях люди беспокоятся, их дыхание нарушается, и организм реагирует на объект неприязни насморком и развитием гайморита.


 Загрузка…
Загрузка…

 Эти ситуации вызывают у пострадавших беспокойство, тем самым провоцируя у них нарушение дыхания, насморк и развитие гайморита. По мнению писателя и врача Валерия Синельникова, психосоматические причины возникновения гайморита связаны с неуверенностью больного в собственных силах, личной мужественности или женственности. Доктор и известный эзотерик Лууле Виилма утверждает, что гайморит, по психосоматике, означает сильное намерение скрыть оскорбление, обиду. Владимир Жикаренцев видит истинные причины болезни в непризнании собственной ценности, в потребности в признании, просьбе о помощи и внутреннем плаче. Именно эти бессознательные мыслеформы, по мнению автора, приводят к формированию у пострадавшего этого заболевания. Возможным решением, способствующим исцелению, уверен Владимир Жикаренцев, будет многократное проговаривание позитивных настроев: «Я совершенен. Я развиваюсь и расту».
Эти ситуации вызывают у пострадавших беспокойство, тем самым провоцируя у них нарушение дыхания, насморк и развитие гайморита. По мнению писателя и врача Валерия Синельникова, психосоматические причины возникновения гайморита связаны с неуверенностью больного в собственных силах, личной мужественности или женственности. Доктор и известный эзотерик Лууле Виилма утверждает, что гайморит, по психосоматике, означает сильное намерение скрыть оскорбление, обиду. Владимир Жикаренцев видит истинные причины болезни в непризнании собственной ценности, в потребности в признании, просьбе о помощи и внутреннем плаче. Именно эти бессознательные мыслеформы, по мнению автора, приводят к формированию у пострадавшего этого заболевания. Возможным решением, способствующим исцелению, уверен Владимир Жикаренцев, будет многократное проговаривание позитивных настроев: «Я совершенен. Я развиваюсь и расту». Эффективной методикой современности в области метафизического исцеления болезней и проблем является «Духовная Интеграционика«. Это личная, выстраданная душевной болью разработка Константина Довлатова – ведущего психолога нашего времени. Эта методика уникальна и неповторима. Овладевший ею ученик получает в свое пользование эффективную систему общения с собственной душой. С помощью навыков «Духовной Интеграционики«, вы откроете истинные причины гайморита, психосоматики этой болезни.
Эффективной методикой современности в области метафизического исцеления болезней и проблем является «Духовная Интеграционика«. Это личная, выстраданная душевной болью разработка Константина Довлатова – ведущего психолога нашего времени. Эта методика уникальна и неповторима. Овладевший ею ученик получает в свое пользование эффективную систему общения с собственной душой. С помощью навыков «Духовной Интеграционики«, вы откроете истинные причины гайморита, психосоматики этой болезни.



















































 Врачи выделяют три стадии насморка, последовательно сменяющие друг друга. Сначала это дискомфорт и сухость носика, затем отек и отделение слизи (сопли). Этот второй период — самое мучительное время для мамы. Малыш отказывается от еды, плачет. Из-за невозможности сосать соску или грудь происходит потеря веса. Третья стадия характеризуется уменьшением отечности слизистой оболочки носа, выделения густеют, их становится меньше. В этот период могут образовываться корочки.
Врачи выделяют три стадии насморка, последовательно сменяющие друг друга. Сначала это дискомфорт и сухость носика, затем отек и отделение слизи (сопли). Этот второй период — самое мучительное время для мамы. Малыш отказывается от еды, плачет. Из-за невозможности сосать соску или грудь происходит потеря веса. Третья стадия характеризуется уменьшением отечности слизистой оболочки носа, выделения густеют, их становится меньше. В этот период могут образовываться корочки. Такое очищение (сначала закапать капли или воспользоваться спреем, а затем убрать все лишнее из носика при помощи аспиратора Отривин Бэби) очень физиологично: Капли и спрей содержат стерильный изотонический солевой раствор, уровень pH которого близок к естественной секреторной жидкости носа. Никаких неприятных ощущений у малыша не будет. Слизь станет более жидкой и безболезненно вымоется из носика.
Такое очищение (сначала закапать капли или воспользоваться спреем, а затем убрать все лишнее из носика при помощи аспиратора Отривин Бэби) очень физиологично: Капли и спрей содержат стерильный изотонический солевой раствор, уровень pH которого близок к естественной секреторной жидкости носа. Никаких неприятных ощущений у малыша не будет. Слизь станет более жидкой и безболезненно вымоется из носика. Заставлять ребенка есть не стоит, но нужно регулярно предлагать перекусить.
Заставлять ребенка есть не стоит, но нужно регулярно предлагать перекусить. Но распылять его нужно не на горло, а на щеки со внутренней стороны. Со слюной активные компоненты лекарства попадут на воспаленную слизистую.
Но распылять его нужно не на горло, а на щеки со внутренней стороны. Со слюной активные компоненты лекарства попадут на воспаленную слизистую.
 Деринат поможет всей семье быстро справиться с любой простудой!
Деринат поможет всей семье быстро справиться с любой простудой! К тому же, лор-органы в этом возрасте ещё формируются, и поэтому имеется опасность попадания инфекции в пазухи носа или в слуховую трубу, что может повлечь за собой осложнения в виде отита и гайморита.
К тому же, лор-органы в этом возрасте ещё формируются, и поэтому имеется опасность попадания инфекции в пазухи носа или в слуховую трубу, что может повлечь за собой осложнения в виде отита и гайморита. Такие лекарственные средства, как правило, назначаются в составе комплексного лечения. Основой же терапии служат лекарства, способные воздействовать на причину заболевания, которой в большинстве случаев является вирусная инфекция. Поэтому при заболеваниях горла, являющихся проявлениями ОРВИ или простуды, врачи часто назначают спрей Деринат. Он помогает бороться непосредственно с причиной заболевания, ускорить выздоровление и защитить от опасных осложнений. Деринат действует сразу по всем необходимым направлениям лечения, помогая:
Такие лекарственные средства, как правило, назначаются в составе комплексного лечения. Основой же терапии служат лекарства, способные воздействовать на причину заболевания, которой в большинстве случаев является вирусная инфекция. Поэтому при заболеваниях горла, являющихся проявлениями ОРВИ или простуды, врачи часто назначают спрей Деринат. Он помогает бороться непосредственно с причиной заболевания, ускорить выздоровление и защитить от опасных осложнений. Деринат действует сразу по всем необходимым направлениям лечения, помогая: Препарат эффективен на любой стадии заболевания, как в самом начале, так и на долечивании.
Препарат эффективен на любой стадии заболевания, как в самом начале, так и на долечивании.


 Исла… Читать подробнее
Исла… Читать подробнее .. Читать подробнее
.. Читать подробнее Биологически активная добавка, с подсластителями, без сахара. 6 сосательных пастилок со вкусом вишни. Исландс… Читать подробнее
Биологически активная добавка, с подсластителями, без сахара. 6 сосательных пастилок со вкусом вишни. Исландс… Читать подробнее Сосательные таблетки сод… Читать подробнее
Сосательные таблетки сод… Читать подробнее Стрептоцид, норсулфазол, масла эвкалипта и мяты, глицерин, входящие в состав продукт… Читать подробнее Применяется при воспалении ротовой полости и горла и инфекциях, при воспалении слизистой оболочки горла, воспалении слизистой оболочки полости рта, воспалени… Читать подробнее
Стрептоцид, норсулфазол, масла эвкалипта и мяты, глицерин, входящие в состав продукт… Читать подробнее Применяется при воспалении ротовой полости и горла и инфекциях, при воспалении слизистой оболочки горла, воспалении слизистой оболочки полости рта, воспалени… Читать подробнее .. Читать подробнее
.. Читать подробнее ..‘,
trigger: {
text: »,
html: »,
textPrev: ’36’,
htmlPrev: »,
offset: 0, totalProductsCount: ’42’,
productsPerPage: ’36’,
},
toolbarSelector: ‘.toolbar’,
toolbarAction: ‘show’,
memoryActive: true };
..‘,
trigger: {
text: »,
html: »,
textPrev: ’36’,
htmlPrev: »,
offset: 0, totalProductsCount: ’42’,
productsPerPage: ’36’,
},
toolbarSelector: ‘.toolbar’,
toolbarAction: ‘show’,
memoryActive: true };
 В качестве вспомогательных веществ выступают: йодид калия, глицерин и пропиленгликоль. Антисептические свойства также обеспечивает этанол. Дополнительно спрей содержит D-сорбит и L-ментол.
В качестве вспомогательных веществ выступают: йодид калия, глицерин и пропиленгликоль. Антисептические свойства также обеспечивает этанол. Дополнительно спрей содержит D-сорбит и L-ментол.





 Сообщите врачу вашего ребенка или немедленно обратитесь за медицинской помощью, если у вашего ребенка есть какие-либо из следующих признаков или симптомов, которые могут быть связаны с очень серьезным побочным эффектом:
Сообщите врачу вашего ребенка или немедленно обратитесь за медицинской помощью, если у вашего ребенка есть какие-либо из следующих признаков или симптомов, которые могут быть связаны с очень серьезным побочным эффектом: Если у вас есть вопросы о побочных эффектах, обратитесь к врачу вашего ребенка. Обратитесь к врачу вашего ребенка за медицинской консультацией о побочных эффектах.
Если у вас есть вопросы о побочных эффектах, обратитесь к врачу вашего ребенка. Обратитесь к врачу вашего ребенка за медицинской консультацией о побочных эффектах.
 Не давайте ребенку чаще, чем предписано врачом.
Не давайте ребенку чаще, чем предписано врачом. Если у вас есть какие-либо вопросы об этом лекарстве, обратитесь к лечащему врачу, медсестре, фармацевту или другому поставщику медицинских услуг.
Если у вас есть какие-либо вопросы об этом лекарстве, обратитесь к лечащему врачу, медсестре, фармацевту или другому поставщику медицинских услуг. Эта информация не является конкретной медицинской консультацией и не заменяет информацию, которую вы получаете от поставщика медицинских услуг. Вы должны поговорить с врачом для получения полной информации о рисках и преимуществах использования этого лекарства.
Эта информация не является конкретной медицинской консультацией и не заменяет информацию, которую вы получаете от поставщика медицинских услуг. Вы должны поговорить с врачом для получения полной информации о рисках и преимуществах использования этого лекарства. Ниже вы можете найти некоторые из лучших медицинских вариантов.
Ниже вы можете найти некоторые из лучших медицинских вариантов. Не рекомендуется давать парацетамол в форме таблеток из-за риска удушья.Вместо этого существует множество жидких разновидностей. Как и в случае спрея для горла, внимательно прочтите инструкции и убедитесь, что вы вводите ребенку правильную дозировку. Сумма, которую вы должны дать им, может зависеть от их возраста.
Не рекомендуется давать парацетамол в форме таблеток из-за риска удушья.Вместо этого существует множество жидких разновидностей. Как и в случае спрея для горла, внимательно прочтите инструкции и убедитесь, что вы вводите ребенку правильную дозировку. Сумма, которую вы должны дать им, может зависеть от их возраста.
 На самом деле, вполне вероятно, что именно в детском саду или школе они впервые заразились вирусом. Однако в нынешних обстоятельствах, связанных с коронавирусом, рекомендуется не пускать ребенка в школу, если у него кашель.
На самом деле, вполне вероятно, что именно в детском саду или школе они впервые заразились вирусом. Однако в нынешних обстоятельствах, связанных с коронавирусом, рекомендуется не пускать ребенка в школу, если у него кашель.
 Не используйте более 8 раз за 24 часа.
Не используйте более 8 раз за 24 часа. Это называется эпиглоттитом и может вызывать затруднения с дыханием или глотанием. Не используйте этот спрей и проконсультируйтесь с врачом, если у вас есть проблемы с дыханием или глотанием из-за боли в горле.
Это называется эпиглоттитом и может вызывать затруднения с дыханием или глотанием. Не используйте этот спрей и проконсультируйтесь с врачом, если у вас есть проблемы с дыханием или глотанием из-за боли в горле.
 Обратитесь к фармацевту за дополнительным советом.
Обратитесь к фармацевту за дополнительным советом. На протяжении нескольких поколений пчелиный прополис был ведущим средством укрепления здоровья полости рта, и теперь, благодаря эксклюзивной PWE-M ™ от NaturaNectar (органические ароматические кислоты из бразильского пчелиного прополиса), есть отличный выбор для нежной, естественной и эффективной защиты, необходимой каждому ребенку. .
На протяжении нескольких поколений пчелиный прополис был ведущим средством укрепления здоровья полости рта, и теперь, благодаря эксклюзивной PWE-M ™ от NaturaNectar (органические ароматические кислоты из бразильского пчелиного прополиса), есть отличный выбор для нежной, естественной и эффективной защиты, необходимой каждому ребенку. .

 Поэтому от фармацевта компании Boots может потребоваться связаться с вами по телефону для получения дополнительной информации. Если они не могут поговорить с вами, когда это необходимо, ваш заказ может быть отложен или часть вашего заказа, связанная с аптекой, может быть отменена.
Поэтому от фармацевта компании Boots может потребоваться связаться с вами по телефону для получения дополнительной информации. Если они не могут поговорить с вами, когда это необходимо, ваш заказ может быть отложен или часть вашего заказа, связанная с аптекой, может быть отменена.
 15% мас. / Об.
15% мас. / Об.


 Это позволяет непрерывно контролировать соотношение польза / риск лекарственного средства. Медицинских работников просят сообщать о любых предполагаемых побочных реакциях через схему желтых карточек по адресу: www.mhra.gov.uk/yellowcard.
Это позволяет непрерывно контролировать соотношение польза / риск лекарственного средства. Медицинских работников просят сообщать о любых предполагаемых побочных реакциях через схему желтых карточек по адресу: www.mhra.gov.uk/yellowcard. Необходимо поддерживать адекватное увлажнение.
Необходимо поддерживать адекватное увлажнение. воспалительные цитокины (ИЛ-10, антагонист рецептора ИЛ-1).Предполагаются дополнительные механизмы действия, включая ингибирование окислительного выброса нейтрофилов, а также стабилизацию мембраны, что демонстрируется ингибированием высвобождения гранул из нейтрофилов и стабилизацией лизосом. Местная анестезирующая активность соединения связана с взаимодействием с катионными каналами
воспалительные цитокины (ИЛ-10, антагонист рецептора ИЛ-1).Предполагаются дополнительные механизмы действия, включая ингибирование окислительного выброса нейтрофилов, а также стабилизацию мембраны, что демонстрируется ингибированием высвобождения гранул из нейтрофилов и стабилизацией лизосом. Местная анестезирующая активность соединения связана с взаимодействием с катионными каналами 15% 5 раз в день в течение 6 дней значительно лучше и быстрее облегчили боль в горле, затруднение глотания и улучшили клинические признаки, включая гиперемию и отек, по сравнению с плацебо на 7-й день. Подобные результаты были получены в других исследованиях у пациентов с тонзиллитом или фарингитом или после Стоматология. Полоскание горла 30 мл 0,075% бензидамина перед введением анестезии у 58 взрослых, подвергшихся общей анестезии с интубацией эндотрахеальной трубки, значительно уменьшило послеоперационную боль в горле по сравнению с контролем воды в течение первых 24 часов, тогда как полоскание аспирином уменьшило ее в течение 4 часов.
15% 5 раз в день в течение 6 дней значительно лучше и быстрее облегчили боль в горле, затруднение глотания и улучшили клинические признаки, включая гиперемию и отек, по сравнению с плацебо на 7-й день. Подобные результаты были получены в других исследованиях у пациентов с тонзиллитом или фарингитом или после Стоматология. Полоскание горла 30 мл 0,075% бензидамина перед введением анестезии у 58 взрослых, подвергшихся общей анестезии с интубацией эндотрахеальной трубки, значительно уменьшило послеоперационную боль в горле по сравнению с контролем воды в течение первых 24 часов, тогда как полоскание аспирином уменьшило ее в течение 4 часов.
























 Аллергический. Его вызывают различные факторы: повышенный уровень иммуноглобулинов класса Е, искусственное вскармливание, наследственность, употребление в пищу ненатуральных продуктов. Спровоцировать патологию могут пыльца растений, шерсть животных, пыль. Основные симптомы – чихание, зуд, отечность. Может сопровождаться конъюнктивитом.
Аллергический. Его вызывают различные факторы: повышенный уровень иммуноглобулинов класса Е, искусственное вскармливание, наследственность, употребление в пищу ненатуральных продуктов. Спровоцировать патологию могут пыльца растений, шерсть животных, пыль. Основные симптомы – чихание, зуд, отечность. Может сопровождаться конъюнктивитом. Синусит (и его разновидности – фронтит, гайморит, этмоидит) характеризуются скудными выделениями, но с присутствием гноя. Ребенок теряет обоняние, чувствует боли в области воспаленной пазухи, усиливающиеся при запрокидывании головы или наклонах вперед.
Синусит (и его разновидности – фронтит, гайморит, этмоидит) характеризуются скудными выделениями, но с присутствием гноя. Ребенок теряет обоняние, чувствует боли в области воспаленной пазухи, усиливающиеся при запрокидывании головы или наклонах вперед. 


 Ингаляции. Проводятся только при нормальной температуре тела. Среди популярных препараторов для вдыхания тонзилгон, интерферон, пульмикорт (при аллергической этиологии).
Ингаляции. Проводятся только при нормальной температуре тела. Среди популярных препараторов для вдыхания тонзилгон, интерферон, пульмикорт (при аллергической этиологии).  С этой целью используют соль, предварительно прогретую на сковороде. Ее высыпают в хлопчатобумажный мешочек и прикладывают к ноздрям. Держать нужно не менее 10 минут. Позволяет снять отек.
С этой целью используют соль, предварительно прогретую на сковороде. Ее высыпают в хлопчатобумажный мешочек и прикладывают к ноздрям. Держать нужно не менее 10 минут. Позволяет снять отек. Для этого следует придерживаться несложных правил:
Для этого следует придерживаться несложных правил: Чтобы не усугублять проблему, нужно выяснить причину появления этого явления и принять соответствующие меры для его устранения.
Чтобы не усугублять проблему, нужно выяснить причину появления этого явления и принять соответствующие меры для его устранения.


 Он, приторный, жгучий смягчает Капху и Вату. Зеленый имбирь также похож по свойствам.
Он, приторный, жгучий смягчает Капху и Вату. Зеленый имбирь также похож по свойствам.

 Среди предложенных механизмов можно выделить свободные радикалы, донорство водорода, хелатирование ионов металлов или их действие в качестве субстрата для радикалов, таких как супероксид и гидроксил. Эти биофенолы могут также мешать реакции размножения или ингибировать ферментативные системы, участвующие в реакциях инициации.
Среди предложенных механизмов можно выделить свободные радикалы, донорство водорода, хелатирование ионов металлов или их действие в качестве субстрата для радикалов, таких как супероксид и гидроксил. Эти биофенолы могут также мешать реакции размножения или ингибировать ферментативные системы, участвующие в реакциях инициации.
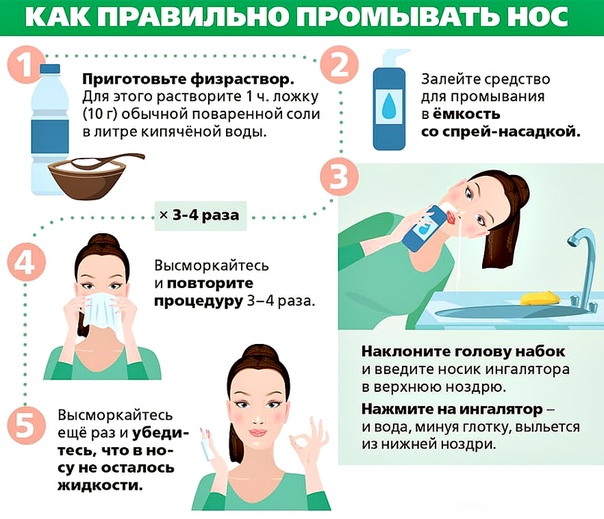
 Это очень успокаивает и лечит больное горло.
Это очень успокаивает и лечит больное горло.



 И хотя ринит создает массу неудобств — мешает спать, лишает обоняния и аппетита, — бороться с ним горожане не торопятся. Существует даже присказка: «Леченный насморк проходит за неделю, а не леченный — за семь дней».
И хотя ринит создает массу неудобств — мешает спать, лишает обоняния и аппетита, — бороться с ним горожане не торопятся. Существует даже присказка: «Леченный насморк проходит за неделю, а не леченный — за семь дней». Онопозволит очистить носовую полость от слизистых выделений и предотвратит образование корочек в носу. Желательно использовать аптечную соль. Приготовить морскую воду можно и в домашних условиях, но развести правильную концентрацию непросто. Если же показатель ph будет превышен, возможно раздражение слизистой полости. И без помощи врача больной уже не обойдется.
Онопозволит очистить носовую полость от слизистых выделений и предотвратит образование корочек в носу. Желательно использовать аптечную соль. Приготовить морскую воду можно и в домашних условиях, но развести правильную концентрацию непросто. Если же показатель ph будет превышен, возможно раздражение слизистой полости. И без помощи врача больной уже не обойдется. Отличить его можно — на улице пациента беспокоят жидкие выделения из носа, но в теплом помещении все неприятные симптомы исчезают. Как и в случае с обычным насморком, здесь помогает промывание носовой полости раствором морской воды. Однако пациентам показано и применение лечебных препаратов. Каких именно — подбирает врач.
Отличить его можно — на улице пациента беспокоят жидкие выделения из носа, но в теплом помещении все неприятные симптомы исчезают. Как и в случае с обычным насморком, здесь помогает промывание носовой полости раствором морской воды. Однако пациентам показано и применение лечебных препаратов. Каких именно — подбирает врач. Ингаляцию делать не обязательно, достаточно поставить около себя блюдце с толченым чесноком (2-3 зубчика) и менять чеснок каждые 2 часа.
Ингаляцию делать не обязательно, достаточно поставить около себя блюдце с толченым чесноком (2-3 зубчика) и менять чеснок каждые 2 часа. Если вы обнаружили любые симптомы похожие на ОРВИ — насморк, заложенный нос, дискомфорт в горле, сухой кашель, высокая температура, любые катаральные явления — на сегодня вы должны исходить из того, что у вас коронавирус. Просто исходить из этого, но понимать, что помощь будет стандартная. И вы можете на сегодня помочь себе намного больше, чем вся система здравоохранения, которой может быть просто не до вас. Поэтому записываем практические рекомендации, что делать.
Если вы обнаружили любые симптомы похожие на ОРВИ — насморк, заложенный нос, дискомфорт в горле, сухой кашель, высокая температура, любые катаральные явления — на сегодня вы должны исходить из того, что у вас коронавирус. Просто исходить из этого, но понимать, что помощь будет стандартная. И вы можете на сегодня помочь себе намного больше, чем вся система здравоохранения, которой может быть просто не до вас. Поэтому записываем практические рекомендации, что делать. Вертитесь, крутитесь, занимайте положение полусидя. Если тяжело дышать, попробуйте спать на животе — в некоторых случаях это очень принципиально помогает.
Вертитесь, крутитесь, занимайте положение полусидя. Если тяжело дышать, попробуйте спать на животе — в некоторых случаях это очень принципиально помогает. Шикарная штука — мороженое, шоколад, варенье. Сладости, легкие кашки, всякие мюсли — это просто замечательно!
Шикарная штука — мороженое, шоколад, варенье. Сладости, легкие кашки, всякие мюсли — это просто замечательно! Это очень важно.
Это очень важно. Я допускаю, что огромное количество людей, которые нас смотрят, уже имеют какую-то патологию — язву, гипертонию, ишемическую болезнь сердца. Вы принимаете какие-то препараты. И вы их продолжайте применять. Упаси боже, начитавшись и наслушавшись, перестать принимать препараты от гипертонической болезни.
Я допускаю, что огромное количество людей, которые нас смотрят, уже имеют какую-то патологию — язву, гипертонию, ишемическую болезнь сердца. Вы принимаете какие-то препараты. И вы их продолжайте применять. Упаси боже, начитавшись и наслушавшись, перестать принимать препараты от гипертонической болезни. Этим холеру лечат, дефицит жидкости при холере не то что при коронавирусе. И не надо ехать в больницы, чтобы ставить капельницы.
Этим холеру лечат, дефицит жидкости при холере не то что при коронавирусе. И не надо ехать в больницы, чтобы ставить капельницы. Вы только должны создать организму оптимальные условия. Поэтому еще раз: тепло оденьтесь, не надо никакого постельного режима, много пейте, не заставляйте себя есть, промывайте носик, используйте жаропонижающие средства как я сказал. Реализуя эти правила, вы в 99% случаев сами справитесь», — сказал Комаровский.
Вы только должны создать организму оптимальные условия. Поэтому еще раз: тепло оденьтесь, не надо никакого постельного режима, много пейте, не заставляйте себя есть, промывайте носик, используйте жаропонижающие средства как я сказал. Реализуя эти правила, вы в 99% случаев сами справитесь», — сказал Комаровский.

 Прежде всего, нужно знать, что ребенку, у которого диагностированы сердечная или дыхательная недостаточность, а также, наблюдаются частые носовые кровотечения, любые ингаляции противопоказаны.
Прежде всего, нужно знать, что ребенку, у которого диагностированы сердечная или дыхательная недостаточность, а также, наблюдаются частые носовые кровотечения, любые ингаляции противопоказаны.
 Особенно тяжело дается это, на первый взгляд, безобидный недуг ребенку. Из-за нарушения дыхания носом малыш отказывается от еды, плохо спит и постоянно капризничает. А беременная женщина с заложенностью — это вообще картина не из приятных. Здесь уже речь идет не столько о дискомфорте состояния, а об опасности будущему малышу, который недополучает необходимое количество кислорода.
Особенно тяжело дается это, на первый взгляд, безобидный недуг ребенку. Из-за нарушения дыхания носом малыш отказывается от еды, плохо спит и постоянно капризничает. А беременная женщина с заложенностью — это вообще картина не из приятных. Здесь уже речь идет не столько о дискомфорте состояния, а об опасности будущему малышу, который недополучает необходимое количество кислорода. Среди часто используемых в отоларингологии медикаментов встречаются следующие:
Среди часто используемых в отоларингологии медикаментов встречаются следующие: Фурацилин.
Фурацилин.
 Ингаляция считается одним из эффективных способов в борьбе с недышащим носом. Дети прекрасно переносят эту процедуру, особенно если ингалятор не издает никаких устрашающих звуков.
Ингаляция считается одним из эффективных способов в борьбе с недышащим носом. Дети прекрасно переносят эту процедуру, особенно если ингалятор не издает никаких устрашающих звуков.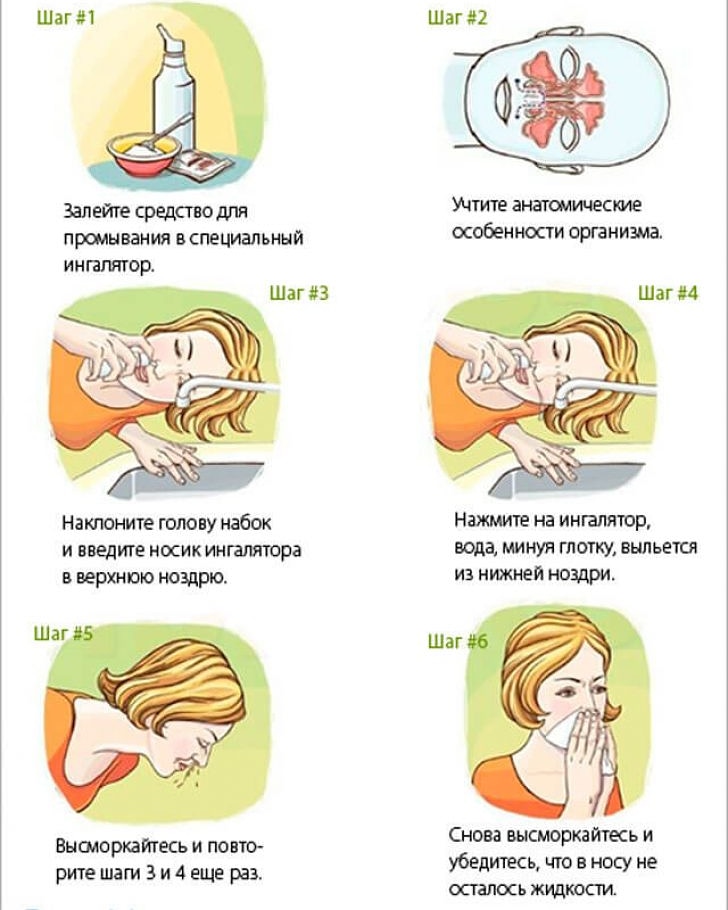 Можно, но только в случае, если ребенок не страдает аллергией. В противном случае вы можете только усугубить ситуацию
Можно, но только в случае, если ребенок не страдает аллергией. В противном случае вы можете только усугубить ситуацию


 К ним относятся:
К ним относятся: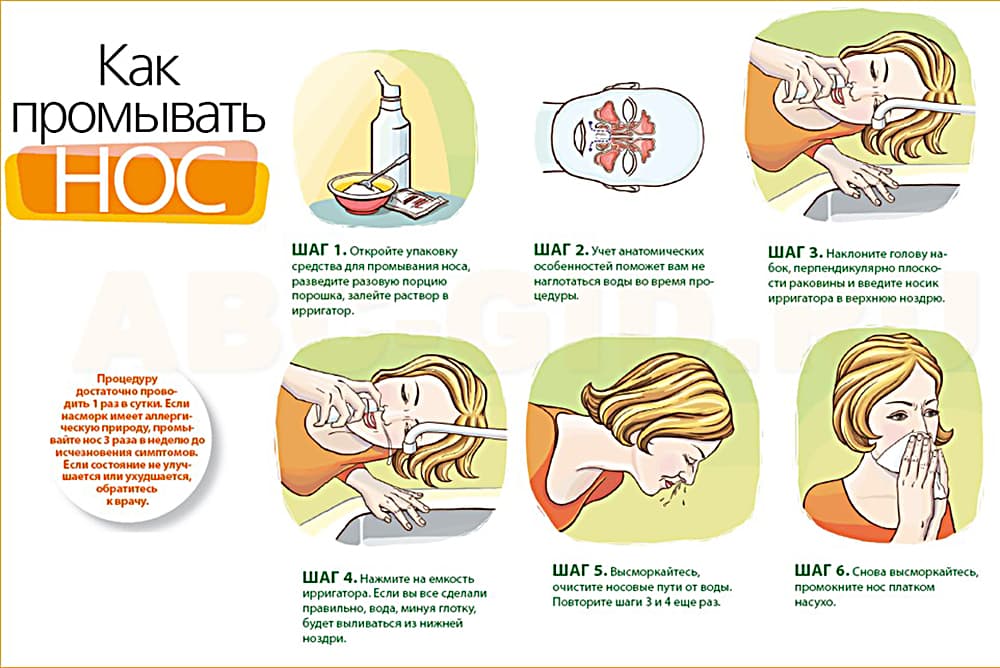 Человек может использовать дополнительные подушки, чтобы приподнять голову.
Человек может использовать дополнительные подушки, чтобы приподнять голову.
 Люди должны чистить горшки для нети, используя дистиллированную, стерильную или предварительно кипяченую воду, свободную от вредных микробов.
Люди должны чистить горшки для нети, используя дистиллированную, стерильную или предварительно кипяченую воду, свободную от вредных микробов.
 У них начинает быстро выделяться слизь, чтобы смыть источник раздражения.
У них начинает быстро выделяться слизь, чтобы смыть источник раздражения. Удаление чрезмерного количества слизи важно, потому что она будет заполнять нос, вызывая всевозможные проблемы, включая постназальное подтекание.
Удаление чрезмерного количества слизи важно, потому что она будет заполнять нос, вызывая всевозможные проблемы, включая постназальное подтекание. Кроме того, они разжижают слизь и минимизируют воспаление. Солевые спреи можно приготовить дома или купить без рецепта.Солевые спреи следует использовать три-четыре раза в день в течение 3 дней.
Кроме того, они разжижают слизь и минимизируют воспаление. Солевые спреи можно приготовить дома или купить без рецепта.Солевые спреи следует использовать три-четыре раза в день в течение 3 дней.
 Через несколько часов жидкость можно перекинуть.
Через несколько часов жидкость можно перекинуть.
 Интуитивное здоровье.
Интуитивное здоровье. Масло мяты колосовой, используемое в испарителях, может быть лучшим выбором.
Масло мяты колосовой, используемое в испарителях, может быть лучшим выбором. Вы также можете найти эти травы в форме эфирного масла для использования в испарителе в местных магазинах Whole Foods, магазинах товаров для здоровья и в Интернете, включая Amazon.
Вы также можете найти эти травы в форме эфирного масла для использования в испарителе в местных магазинах Whole Foods, магазинах товаров для здоровья и в Интернете, включая Amazon. Хотя вы можете получить облегчение от домашнего лечения и безрецептурных лекарств, полезно понимать, когда вам следует поговорить со своим врачом.
Хотя вы можете получить облегчение от домашнего лечения и безрецептурных лекарств, полезно понимать, когда вам следует поговорить со своим врачом. Выстилка полостей производит слизь, которая выводится из пазух и носовых ходов небольшими волосками (ресничками).
Выстилка полостей производит слизь, которая выводится из пазух и носовых ходов небольшими волосками (ресничками).


 Однако заложенность носовых пазух из-за аллергии может привести к инфекции носовых пазух, поэтому рекомендуется проконсультироваться с врачом, если заложенность носа продолжается.
Однако заложенность носовых пазух из-за аллергии может привести к инфекции носовых пазух, поэтому рекомендуется проконсультироваться с врачом, если заложенность носа продолжается. Не принимать перед сном. Не используйте, если у вас высокий уровень крови
давление, диабет, сердечные заболевания, астма или заболевание щитовидной железы, простата
проблема или глаукома, если вы не проконсультировались с врачом. Не
используйте, если вы беременны или кормите грудью ребенка; посоветуйтесь с вашим
врач.
Не принимать перед сном. Не используйте, если у вас высокий уровень крови
давление, диабет, сердечные заболевания, астма или заболевание щитовидной железы, простата
проблема или глаукома, если вы не проконсультировались с врачом. Не
используйте, если вы беременны или кормите грудью ребенка; посоветуйтесь с вашим
врач. Антигистаминный препарат эффективен для снятия насморка,
чихание, зуд в глазах и другие симптомы аллергии, сопровождающие
холодный. Считается, что антигистаминные препараты уменьшают реакцию местного
ткани к вирусу.
Антигистаминный препарат эффективен для снятия насморка,
чихание, зуд в глазах и другие симптомы аллергии, сопровождающие
холодный. Считается, что антигистаминные препараты уменьшают реакцию местного
ткани к вирусу. Боль в носовых пазухах и давление могут быть невыносимыми. Прежде чем обращаться за лекарствами, отпускаемыми без рецепта, подумайте об этих естественных средствах от инфекции носовых пазух, которые помогут облегчить симптомы.
Боль в носовых пазухах и давление могут быть невыносимыми. Прежде чем обращаться за лекарствами, отпускаемыми без рецепта, подумайте об этих естественных средствах от инфекции носовых пазух, которые помогут облегчить симптомы.
 Он помогает так же, как тонизирующий яблочный уксус, но использует куркуму и имбирь, которые обладают противовоспалительным действием (источник куркумы) (источник имбиря), и добавляет витамин С из лимона.
Он помогает так же, как тонизирующий яблочный уксус, но использует куркуму и имбирь, которые обладают противовоспалительным действием (источник куркумы) (источник имбиря), и добавляет витамин С из лимона. Тёплый душ с паром также помогает избавиться от слизи и вымыть вещи.
Тёплый душ с паром также помогает избавиться от слизи и вымыть вещи.  Обязательно используйте правильное соотношение ингредиентов, чтобы предотвратить раздражение: на каждые 8 унций воды используйте 1/4 чайной ложки кошерной соли и 1/4 чайной ложки пищевой соды. Если у вас особенно воспалены ноздри, вы можете добавить 1/4 чайной ложки растительного глицерина для его успокаивающего действия.
Обязательно используйте правильное соотношение ингредиентов, чтобы предотвратить раздражение: на каждые 8 унций воды используйте 1/4 чайной ложки кошерной соли и 1/4 чайной ложки пищевой соды. Если у вас особенно воспалены ноздри, вы можете добавить 1/4 чайной ложки растительного глицерина для его успокаивающего действия. Приложите к глазам и носу достаточно теплую слегка влажную салфетку для мытья посуды в течение 3-4 минут, затем смените ее прохладной тканью на 30 секунд.
Приложите к глазам и носу достаточно теплую слегка влажную салфетку для мытья посуды в течение 3-4 минут, затем смените ее прохладной тканью на 30 секунд. Если у вас проблемы с засыпанием из-за инфекции носовых пазух из-за боли и заложенности носа, попробуйте использовать вапорайзер или увлажнитель воздуха, спите, слегка приподняв голову, и сохраняйте в комнате уют и темноту.
Если у вас проблемы с засыпанием из-за инфекции носовых пазух из-за боли и заложенности носа, попробуйте использовать вапорайзер или увлажнитель воздуха, спите, слегка приподняв голову, и сохраняйте в комнате уют и темноту.
 Вы хотите добиться хорошего оттока из носа, поэтому постарайтесь добавить еще немного кайенского перца!
Вы хотите добиться хорошего оттока из носа, поэтому постарайтесь добавить еще немного кайенского перца!

 В зависимости от степени заболевания и возраста пациента могут выписываться специальные спреи, капли и растворы, которые вводятся в носовые ходы методом впрыскивания. Для достижения максимально положительного результата препараты комбинируются, совместное их действие позволяет облегчить состояние пациента через короткое время.
В зависимости от степени заболевания и возраста пациента могут выписываться специальные спреи, капли и растворы, которые вводятся в носовые ходы методом впрыскивания. Для достижения максимально положительного результата препараты комбинируются, совместное их действие позволяет облегчить состояние пациента через короткое время. Важно индивидуально осуществлять подбор средства во избежание возникновения анафилактического шока или крапивницы во время лечения.
Важно индивидуально осуществлять подбор средства во избежание возникновения анафилактического шока или крапивницы во время лечения. Смена антибактериального средства происходит под контролем врача. Бесконтрольное применение препарата может привести к побочным явлениям, таким как расстройство стула, тошнота, рвота.
Смена антибактериального средства происходит под контролем врача. Бесконтрольное применение препарата может привести к побочным явлениям, таким как расстройство стула, тошнота, рвота. Следует более внимательно изучить всю информацию о данном лекарственном препарате, чтобы иметь общее представление о его пользе, основных свойствах, показаниях к применению, возможных противопоказаниях и т.д.
Следует более внимательно изучить всю информацию о данном лекарственном препарате, чтобы иметь общее представление о его пользе, основных свойствах, показаниях к применению, возможных противопоказаниях и т.д.
 Это делается по той причине, что антибиотики выполняют следующие функции:
Это делается по той причине, что антибиотики выполняют следующие функции:
 Как правило, инъекции выполняются не более 10 дней, что вполне достаточно для оказания максимального положительного эффекта.
Как правило, инъекции выполняются не более 10 дней, что вполне достаточно для оказания максимального положительного эффекта.


 Обычно она следует за простудой, сильным насморком, ОРВИ, сопровождается сильной головной болью, крайне неприятными ощущениями в области носовых пазух.
Обычно она следует за простудой, сильным насморком, ОРВИ, сопровождается сильной головной болью, крайне неприятными ощущениями в области носовых пазух.

 Особенно этот фактор негативен для маленьких детей и гиперчувствительных к боли пациентов.
Особенно этот фактор негативен для маленьких детей и гиперчувствительных к боли пациентов. А для больного такое ожидание чревато осложнениями, ухудшением состояния. Поэтому на практике специалисты чаще всего выбирают тот или иной вид антибиотика, основываясь на данных о самых распространенных патогенных микроорганизмах в конкретном регионе, в конкретное время.
А для больного такое ожидание чревато осложнениями, ухудшением состояния. Поэтому на практике специалисты чаще всего выбирают тот или иной вид антибиотика, основываясь на данных о самых распространенных патогенных микроорганизмах в конкретном регионе, в конкретное время. Это применимо только для стационарного лечения, неудобно для пациента.
Это применимо только для стационарного лечения, неудобно для пациента. В основном, их назначают при аллергической реакции на пенициллины в анамнезе.
В основном, их назначают при аллергической реакции на пенициллины в анамнезе. Не может противостоять грамотрицательным организмам. Для человека проявляется такими побочными эффектами, как расстройства ЖКТ, рвота, поражение печени.
Не может противостоять грамотрицательным организмам. Для человека проявляется такими побочными эффектами, как расстройства ЖКТ, рвота, поражение печени. Разделяются на две основные группы:
Разделяются на две основные группы:
 Однако инъекции не нужно путать с пункционным уколом. Так называется прокол гайморовой пазухи с целью очистки ее от гноя.
Однако инъекции не нужно путать с пункционным уколом. Так называется прокол гайморовой пазухи с целью очистки ее от гноя.
 Можно смело говорить о «партии» любителей модернизированной ирригационной методики. Методика эксклюзивна, так как применяется исключительно в Департаменте семейной медицины.
Можно смело говорить о «партии» любителей модернизированной ирригационной методики. Методика эксклюзивна, так как применяется исключительно в Департаменте семейной медицины. Пациент наклоняется над емкостью и раствор, находящийся во флаконе, под действием силы тяжести (самотеком) медленно, поступая в носовую полость, заходит в околоносовые пазухи и вытекает через ноздрю. При этом удаляются сгустки слизи и гноя. Процесс достаточно прост и не доставляет никакого дискомфорта, в отличие от «кукушки», которая требует от человека длительного нахождения на спине с запрокинутой головой. Еще одно важное преимущество эксклюзивной методики в том, что во время процедуры исключено попадание раствора в барабанную полость, что нередко происходит при использовании устройств для самостоятельного промывания. Данная методика успешно применяется для лечения взрослых и детей, начиная с 5-летнего возраста. Она позволяет избежать проколов и во многих случаях даже обойтись без антибиотиков.
Пациент наклоняется над емкостью и раствор, находящийся во флаконе, под действием силы тяжести (самотеком) медленно, поступая в носовую полость, заходит в околоносовые пазухи и вытекает через ноздрю. При этом удаляются сгустки слизи и гноя. Процесс достаточно прост и не доставляет никакого дискомфорта, в отличие от «кукушки», которая требует от человека длительного нахождения на спине с запрокинутой головой. Еще одно важное преимущество эксклюзивной методики в том, что во время процедуры исключено попадание раствора в барабанную полость, что нередко происходит при использовании устройств для самостоятельного промывания. Данная методика успешно применяется для лечения взрослых и детей, начиная с 5-летнего возраста. Она позволяет избежать проколов и во многих случаях даже обойтись без антибиотиков. Наиболее часто отоларингологи назначают инъекции после того, как прием антибактериального препарата в таблетированной форме не дал должного эффекта.
Наиболее часто отоларингологи назначают инъекции после того, как прием антибактериального препарата в таблетированной форме не дал должного эффекта. Цефазолин эффективен при развитии гнойного гайморита: уже после второй инъекции состояние больного улучшается.
Цефазолин эффективен при развитии гнойного гайморита: уже после второй инъекции состояние больного улучшается. С помощью бактериального посева выявляется чувствительность возбудителя к действующему веществу подбираемого лекарственного средства.
С помощью бактериального посева выявляется чувствительность возбудителя к действующему веществу подбираемого лекарственного средства.

 Если для приготовления лекарственного раствора для инъекции используются лидокаин или новокаин, то определяется чувствительность и к ним.
Если для приготовления лекарственного раствора для инъекции используются лидокаин или новокаин, то определяется чувствительность и к ним. Процедура выполняется тем пациентам, у которых из-за отеков не отходит слизь.
Процедура выполняется тем пациентам, у которых из-за отеков не отходит слизь. Таким способом часто оказывается первая медицинская помощь, так как лекарство начинает действовать намного быстрее, чем при иных формах приема.
Таким способом часто оказывается первая медицинская помощь, так как лекарство начинает действовать намного быстрее, чем при иных формах приема.

 Сегодня большинство бактерий обладают устойчивостью к пенициллинам. Более того, антибиотики данной группы будут эффективными, только если больной не употреблял их ранее. Однако они хорошо себя зарекомендовали в борьбе против узкого круга микроорганизмов. Среди них стоит выделить:
Сегодня большинство бактерий обладают устойчивостью к пенициллинам. Более того, антибиотики данной группы будут эффективными, только если больной не употреблял их ранее. Однако они хорошо себя зарекомендовали в борьбе против узкого круга микроорганизмов. Среди них стоит выделить:

 Применяются в том случае, если менее токсичные средства являются малоэффективными.
Применяются в том случае, если менее токсичные средства являются малоэффективными. Данное средство вводится внутривенно и применяется в комплексе с другими лекарственными препаратами.
Данное средство вводится внутривенно и применяется в комплексе с другими лекарственными препаратами. Выбор конкретного препарата зависит от фактора, спровоцировавшего заболевание, и результатов анализов, которые определяют чувствительность бактерий к действующим веществам.
Выбор конкретного препарата зависит от фактора, спровоцировавшего заболевание, и результатов анализов, которые определяют чувствительность бактерий к действующим веществам.
 Также это могут быть корь, грипп, другие инфекционные заболевания. Больной чувствует вялость, озноб, обычно этому сопутствует сильная головная боль. Это первые симптомы острого гайморита. Стремительно, в течение нескольких часов насморк усиливается, со стороны воспалившейся пазухи течет густая слизь, из-за этого отекает щека, может также отекать веко. На этой стадии вылечить гайморит можно быстро. Если гноя нет антибиотики при гайморите не применяются.
Также это могут быть корь, грипп, другие инфекционные заболевания. Больной чувствует вялость, озноб, обычно этому сопутствует сильная головная боль. Это первые симптомы острого гайморита. Стремительно, в течение нескольких часов насморк усиливается, со стороны воспалившейся пазухи течет густая слизь, из-за этого отекает щека, может также отекать веко. На этой стадии вылечить гайморит можно быстро. Если гноя нет антибиотики при гайморите не применяются. 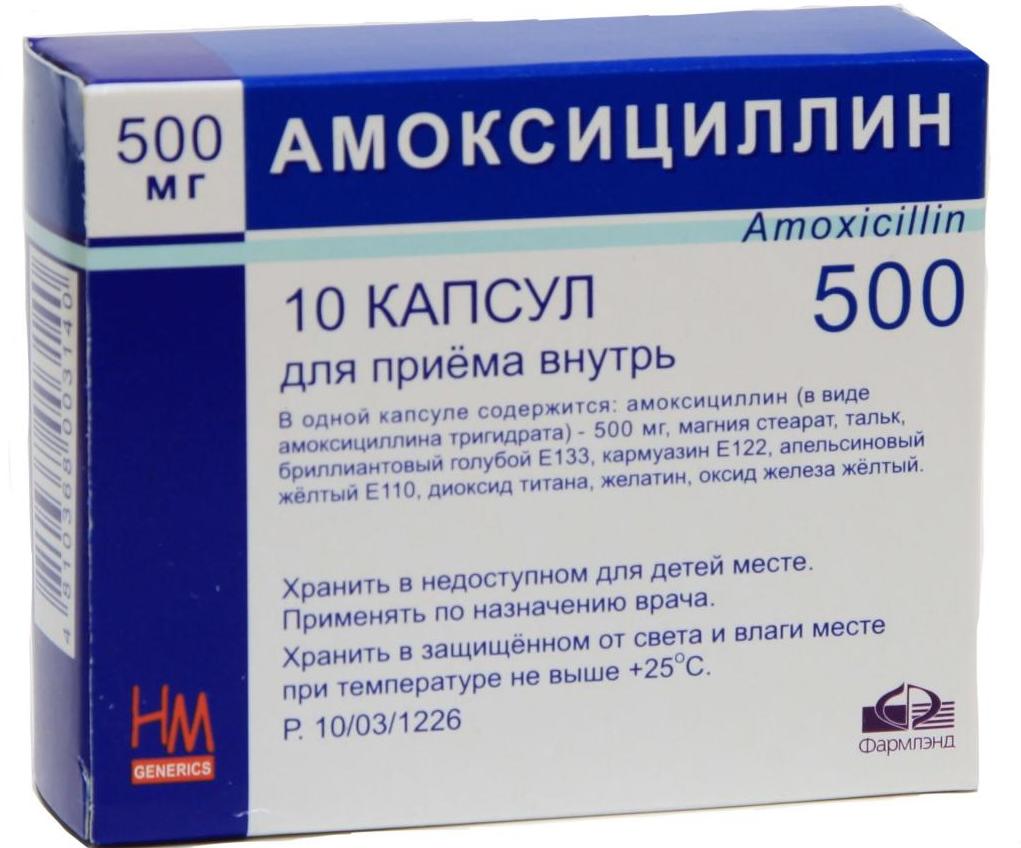
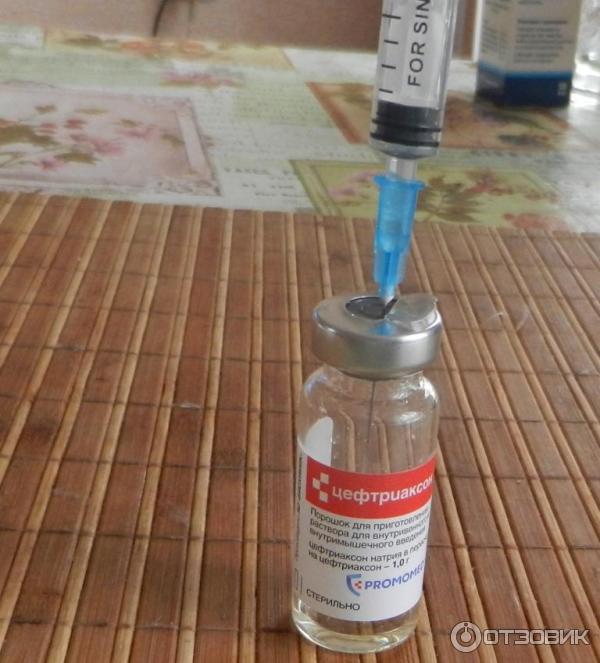 Отоларинголог определит, как лечить гайморит. Важно чтобы в каждом конкретного случае средства для лечения гайморита подбирались индивидуально. Необходимо очистить носовые пазухи, устранить в них инфекцию, чтобы окончательно вылечить гайморит.
Отоларинголог определит, как лечить гайморит. Важно чтобы в каждом конкретного случае средства для лечения гайморита подбирались индивидуально. Необходимо очистить носовые пазухи, устранить в них инфекцию, чтобы окончательно вылечить гайморит. Когда я был молодым врачом, я понятия не имел, что это такое. Я не узнал об этом лечении в медицинской школе. Однако мне понравилось это имя, как и многим людям, страдающим от простуды.
Когда я был молодым врачом, я понятия не имел, что это такое. Я не узнал об этом лечении в медицинской школе. Однако мне понравилось это имя, как и многим людям, страдающим от простуды. И антибиотик не действует на вирус, который почти всегда является причиной простуды или инфекции носовых пазух.
И антибиотик не действует на вирус, который почти всегда является причиной простуды или инфекции носовых пазух.
 е. кортикостероиды), вводимые перорально или инъекционно (то есть системно) по сравнению с плацебо или стандартной клинической помощью при острых приступах заболеваний носа и носовых пазух (то есть острого синусита) у детей и взрослых.
е. кортикостероиды), вводимые перорально или инъекционно (то есть системно) по сравнению с плацебо или стандартной клинической помощью при острых приступах заболеваний носа и носовых пазух (то есть острого синусита) у детей и взрослых. В четырех испытаниях участники получали либо антибиотики плюс пероральные кортикостероиды, либо антибиотики плюс контрольное лечение, а в одном испытании оценивали эффекты только кортикостероидов.Информация об облегчении симптомов была доступна только на короткий срок (две недели или меньше), и ни в одном исследовании не сообщалось о частоте рецидивов. Данных о детях не было.
В четырех испытаниях участники получали либо антибиотики плюс пероральные кортикостероиды, либо антибиотики плюс контрольное лечение, а в одном испытании оценивали эффекты только кортикостероидов.Информация об облегчении симптомов была доступна только на короткий срок (две недели или меньше), и ни в одном исследовании не сообщалось о частоте рецидивов. Данных о детях не было. Сообщенные побочные эффекты у пациентов, получавших пероральные кортикостероиды, были умеренными (тошнота, рвота, желудочные жалобы) и существенно не отличались от пациентов, получавших плацебо.
Сообщенные побочные эффекты у пациентов, получавших пероральные кортикостероиды, были умеренными (тошнота, рвота, желудочные жалобы) и существенно не отличались от пациентов, получавших плацебо.
 Дж Ларингол Отол . 2000 Март 114 (3): 184-8. [Медлайн].
Дж Ларингол Отол . 2000 Март 114 (3): 184-8. [Медлайн]. Клин Лаб Мед . 2004 июн. 24 (2): 503-30. [Медлайн].
Клин Лаб Мед . 2004 июн. 24 (2): 503-30. [Медлайн]. Дж. Клин Иммунол . 1999 марта 103 (3, часть 1): 408-14. [Медлайн].
Дж. Клин Иммунол . 1999 марта 103 (3, часть 1): 408-14. [Медлайн]. Энн Интерн Мед. . 2001 20 марта.134 (6): 498-505. [Медлайн].
Энн Интерн Мед. . 2001 20 марта.134 (6): 498-505. [Медлайн]. [Медлайн].
[Медлайн]. У. мл. И др.Антибиотики при остром гайморите. Кокрановская база данных Syst Rev . 2008 16 апреля. CD000243. [Медлайн].
У. мл. И др.Антибиотики при остром гайморите. Кокрановская база данных Syst Rev . 2008 16 апреля. CD000243. [Медлайн]. [Медлайн].
[Медлайн]. Ланцет Инфекция Дис . 2008 Сентябрь 8 (9): 543-52. [Медлайн].
Ланцет Инфекция Дис . 2008 Сентябрь 8 (9): 543-52. [Медлайн].
 Отоларингол Хирургия головы и шеи .2004, январь 130 (1 приложение): 1-45. [Медлайн].
Отоларингол Хирургия головы и шеи .2004, январь 130 (1 приложение): 1-45. [Медлайн]. Дж. Педиатр . 2004 Февраль 144 (2): 206-12. [Медлайн].
Дж. Педиатр . 2004 Февраль 144 (2): 206-12. [Медлайн].
 )
) Обезболивающие, отпускаемые без рецепта, могут помочь справиться с дискомфортом и включают:
Обезболивающие, отпускаемые без рецепта, могут помочь справиться с дискомфортом и включают: Показания включают чувство стеснения в груди, хрипы, кашель и внезапную заложенность носа в течение нескольких часов после приема аспирина, ибупрофена или напроксена. Если вы подозреваете, что у вас может быть это заболевание, не принимайте эти лекарства и используйте вместо них ацетаминофен.
Показания включают чувство стеснения в груди, хрипы, кашель и внезапную заложенность носа в течение нескольких часов после приема аспирина, ибупрофена или напроксена. Если вы подозреваете, что у вас может быть это заболевание, не принимайте эти лекарства и используйте вместо них ацетаминофен.
 Как и противоотечные средства, они не рекомендуются взрослым и детям с острым бактериальным синуситом. Некоторые антигистаминные препараты вызывают сонливость, что также может быть полезно, если вы не можете спать по ночам из-за неприятных симптомов. Если вы ищете антигистаминный препарат, который также поможет вам расслабиться, известно, что следующие препараты вызывают сонливость:
Как и противоотечные средства, они не рекомендуются взрослым и детям с острым бактериальным синуситом. Некоторые антигистаминные препараты вызывают сонливость, что также может быть полезно, если вы не можете спать по ночам из-за неприятных симптомов. Если вы ищете антигистаминный препарат, который также поможет вам расслабиться, известно, что следующие препараты вызывают сонливость:
 Эти рецептурные лекарства включают:
Эти рецептурные лекарства включают: Людям с повышенным риском резистентной бактериальной инфекции и тем, у кого не улучшается состояние амоксициллина через три-пять дней, могут быть назначены высокие дозы амоксициллина или высокие дозы Augmentin ES (амоксициллин-клавуланат).
Людям с повышенным риском резистентной бактериальной инфекции и тем, у кого не улучшается состояние амоксициллина через три-пять дней, могут быть назначены высокие дозы амоксициллина или высокие дозы Augmentin ES (амоксициллин-клавуланат). Курс антибиотиков можно продлить до четырех-шести недель.
Курс антибиотиков можно продлить до четырех-шести недель. Для лечения часто требуется операция, которую может провести ЛОР-специалист.
Для лечения часто требуется операция, которую может провести ЛОР-специалист. Септопластика решает эту проблему. Другие врожденные дефекты лица (например, волчья пасть) или травмы могут потребовать хирургической коррекции, если они способствуют синуситу.
Септопластика решает эту проблему. Другие врожденные дефекты лица (например, волчья пасть) или травмы могут потребовать хирургической коррекции, если они способствуют синуситу. Также могут быть предложены другие методы лечения / подходы CAM, но на данный момент просто недостаточно подтверждающих исследований, чтобы рекомендовать их.
Также могут быть предложены другие методы лечения / подходы CAM, но на данный момент просто недостаточно подтверждающих исследований, чтобы рекомендовать их.
 Диагностика и лечение острого бактериального риносинусита. Evid Rep Technol Assess (Summ) .
1999; 9: 1–5.
Диагностика и лечение острого бактериального риносинусита. Evid Rep Technol Assess (Summ) .
1999; 9: 1–5. Выдержки из материалов 35-го ежегодного собрания IDSA, Сан-Франциско, 13–18 сентября 1997 г. Аннотация 578.
Выдержки из материалов 35-го ежегодного собрания IDSA, Сан-Франциско, 13–18 сентября 1997 г. Аннотация 578. А.,
Sahm DF.
Чувствительность к противомикробным препаратам Streptococcus pneumoniae, Haemophilus influenzae и Moraxella catarrhalis, выделенных в США в течение двух последовательных респираторных сезонов. Int J Антимикробные агенты .
2002. 20: 76–85.
А.,
Sahm DF.
Чувствительность к противомикробным препаратам Streptococcus pneumoniae, Haemophilus influenzae и Moraxella catarrhalis, выделенных в США в течение двух последовательных респираторных сезонов. Int J Антимикробные агенты .
2002. 20: 76–85. ): 1–45.
): 1–45. Р.,
Энгельс Е.А.,
Вонг Дж. Б.,
Уильямс JW младший,
Лау Дж.
Стратегии диагностики и лечения подозрения на острый бактериальный синусит: анализ экономической эффективности. J Gen Intern Med .
2001; 16: 701–11.
Р.,
Энгельс Е.А.,
Вонг Дж. Б.,
Уильямс JW младший,
Лау Дж.
Стратегии диагностики и лечения подозрения на острый бактериальный синусит: анализ экономической эффективности. J Gen Intern Med .
2001; 16: 701–11. Ам Дж Отоларингол .
1999; 20: 7–11.
Ам Дж Отоларингол .
1999; 20: 7–11. 1988; 11; (3 пт 2): II7–10.
1988; 11; (3 пт 2): II7–10. Эффективность эндоназального орошения неомицин-тиксокортол пивалатом при лечении хронических аллергических и бактериальных синуситов. ORL J Otorhinolaryngol Relat Spec .
1986; 48: 226–32.
Эффективность эндоназального орошения неомицин-тиксокортол пивалатом при лечении хронических аллергических и бактериальных синуситов. ORL J Otorhinolaryngol Relat Spec .
1986; 48: 226–32. JAMA .
2001; 286: 3097–105.
JAMA .
2001; 286: 3097–105. Hendley JO,
Эбботт РД,
Бисли П.П.,
Гвалтни Дж. М. мл.
Влияние вдыхания горячего увлажненного воздуха на экспериментальную риновирусную инфекцию. JAMA .
1994; 271: 1112–3.
Hendley JO,
Эбботт РД,
Бисли П.П.,
Гвалтни Дж. М. мл.
Влияние вдыхания горячего увлажненного воздуха на экспериментальную риновирусную инфекцию. JAMA .
1994; 271: 1112–3. 1997. 157: 2373–6.
1997. 157: 2373–6. Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США одобрило препарат Дупиксент (дупилумаб) для лечения взрослых носовых полипов (разрастаний на внутренней оболочке пазух), сопровождающихся хроническим риносинуситом (длительное воспаление пазух и носовой полости). Это первое лечение, одобренное для недостаточно контролируемого хронического риносинуса с полипами носа.
Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США одобрило препарат Дупиксент (дупилумаб) для лечения взрослых носовых полипов (разрастаний на внутренней оболочке пазух), сопровождающихся хроническим риносинуситом (длительное воспаление пазух и носовой полости). Это первое лечение, одобренное для недостаточно контролируемого хронического риносинуса с полипами носа.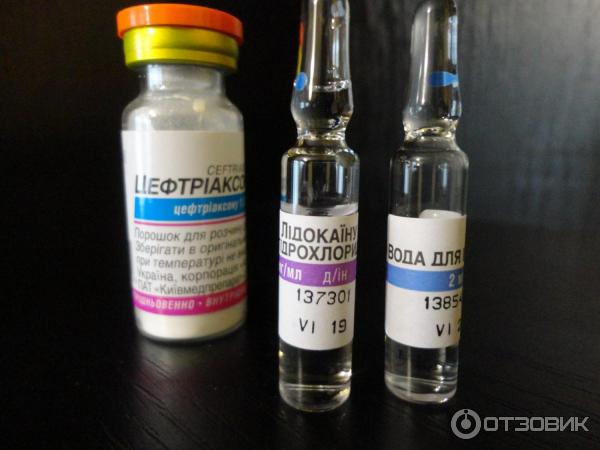 Пациенты, получавшие Дюпиксент, имели статистически значимое уменьшение размера полипов в носу и заложенности носа по сравнению с группой плацебо.Пациенты, принимавшие Дюпиксент, также сообщили об усилении обоняния и необходимости реже хирургического вмешательства по поводу полипов носа и пероральных стероидов.
Пациенты, получавшие Дюпиксент, имели статистически значимое уменьшение размера полипов в носу и заложенности носа по сравнению с группой плацебо.Пациенты, принимавшие Дюпиксент, также сообщили об усилении обоняния и необходимости реже хирургического вмешательства по поводу полипов носа и пероральных стероидов. В 2018 году Дюпиксент был одобрен в качестве дополнительного поддерживающего лечения для пациентов от 12 лет и старше с эозинофильной астмой от умеренной до тяжелой степени или с астмой, зависимой от оральных кортикостероидов.
В 2018 году Дюпиксент был одобрен в качестве дополнительного поддерживающего лечения для пациентов от 12 лет и старше с эозинофильной астмой от умеренной до тяжелой степени или с астмой, зависимой от оральных кортикостероидов. Следующие ниже схематические диаграммы и эндоскопические изображения продемонстрируют операцию.Эта процедура полезна при лечении пациентов с заболеванием щитовидной железы с экзофтальмом, где значительные драматические результаты могут быть получены хирургическим путем. Эта процедура планово проводится после консультации с офтальмологом. Перед операцией при обследовании пациентов с этим заболеванием следует тщательно проверять поля зрения и остроту зрения.
Следующие ниже схематические диаграммы и эндоскопические изображения продемонстрируют операцию.Эта процедура полезна при лечении пациентов с заболеванием щитовидной железы с экзофтальмом, где значительные драматические результаты могут быть получены хирургическим путем. Эта процедура планово проводится после консультации с офтальмологом. Перед операцией при обследовании пациентов с этим заболеванием следует тщательно проверять поля зрения и остроту зрения. Из-за различных техник, используемых в операции, каждый пациент должен быть оценен индивидуально до операции.
Из-за различных техник, используемых в операции, каждый пациент должен быть оценен индивидуально до операции. Методика основана на трансназальном использовании хирургического доступа клиновидной пазухи и удалении костной стенки турецкого седла и резекции опухоли. Дефект обычно хорошо закрывается фибриновым клеем и мышечной тканью, что сокращает послеоперационное пребывание в больнице, а также снижает заболеваемость.
Методика основана на трансназальном использовании хирургического доступа клиновидной пазухи и удалении костной стенки турецкого седла и резекции опухоли. Дефект обычно хорошо закрывается фибриновым клеем и мышечной тканью, что сокращает послеоперационное пребывание в больнице, а также снижает заболеваемость. Еще одна жалоба, которая может вызвать подозрение на дисфункцию евстахиевой трубы, — это появление симптомов во время изменения атмосферного давления, как при коммерческих авиаперелетах, с последующей неспособностью уравновесить давление в среднем ухе. Симптомы дисфункции евстахиевой трубы могут вызывать дискомфорт и влиять на слуховую функцию.
Еще одна жалоба, которая может вызвать подозрение на дисфункцию евстахиевой трубы, — это появление симптомов во время изменения атмосферного давления, как при коммерческих авиаперелетах, с последующей неспособностью уравновесить давление в среднем ухе. Симптомы дисфункции евстахиевой трубы могут вызывать дискомфорт и влиять на слуховую функцию.