Аллергический ринит или аллергический насморк
Данное заболевание является одним из самых распространенных в мире, по статистике встречается у 30% населения. С каждым годом заболевание прогрессирует.
По форме аллергический ринит может быть сезонным и круглогодичным.
Сезонный аллергический ринит – симптомы появляются весной, летом и осенью, часто сочетается с аллергическим конъюктивитом, развивается под воздействием пыльцы растений во время их цветения.
Виды растений, которые наиболее часто вызывают местную аллергию:
-
дикорастущие деревья — берёза, ольха, сосна, кипарис, тополь, бук;
-
плодовые деревья и кустарники — яблони, груши, виноград, черешня, персики;
-
цветущие травы — амброзия, полынь, подорожник, укроп, тмин, перец, горчица, корица;
-
злаковые — пшеница, рожь, ячмень, рис;
-
кормовые травы — люцерна.
Круглогодичный аллергический ринит – это постоянная аллергическая реакция, связанная с воздействием на слизистую оболочку таких аллергенов, как домашняя и книжная пыль, шерсть и перхоть домашних животных — кошек, собак в течение всего года. Так же реакция может развиться в ответ на наличие бытовых клещей, которые обитают в пуховых подушках, матрацах, мягкой мебели.
Аллергический ринит характеризуется такими основными симптомами, как водянистые выделения из носа, зуд и жжение в носу приступообразное чихание, заложенность носа, ухудшение обоняния, покраснение глаз, слезотечение
Медикаментозное лечение аллергического насморка заключается в симптоматической терапии, назначенной лечащим врачом, и предусматривает использование разных групп лекарств, снимающих проявления, такие как отечность тканей, чихание, зуд, заложенность, слезотечение. Сосудосуживающие капли имеют лишь симптоматическое воздействие, уменьшают отек слизистой и сосудистую реакцию. Эффект развивается быстро, однако непродолжителен. Поскольку долговременное использование этих медикаментов ведет к привыканию, пересыханию и атрофическим явлениям в слизистой, их применение должно быть очень осторожным и кратковременным.
Сосудосуживающие капли имеют лишь симптоматическое воздействие, уменьшают отек слизистой и сосудистую реакцию. Эффект развивается быстро, однако непродолжителен. Поскольку долговременное использование этих медикаментов ведет к привыканию, пересыханию и атрофическим явлениям в слизистой, их применение должно быть очень осторожным и кратковременным.
В настоящее время проведение элиминационных мероприятий является основой терапии различных аллергических ринитов. Механическое удаление аллергенов с поверхности слизистых оболочек носа позволяет значительно ослабить клинические проявления аллергии. Промывание минеральной водой способствует не только механическому очищению полости носа от вирусов, бактерий, аллергенов, но и оказывает противовоспалительное действие, уменьшает отек, питает, увлажняет и восстанавливает местный иммунитет слизистой оболочки полости носа. Помогает нейтрализовать побочное действие сосудосуживающих препаратов.
В последние годы получило развитие новое направление элиминационной терапии аллергического ринита — ирригационная терапия. Это различные методы орошения слизистой оболочки полости носа с применением лекарственных средств — ретроназальный душ, назофарингеальное аспирационное промывание (промывание носа и носоглотки методом перемещения жидкости). Благодаря своей безопасности, применяются у всех возрастных групп пациентов, включая детей, беременных и кормящих женщин. Совершенно запрещены при аллергии любые эфирные масла, включая эвкалиптовое, пихтовое и другие. То же самое относится и к растениям. Иногда реакция на них может быть слабо выраженной, но длительный прием настоев, отваров или вдыхание паров способно привести к резкому усилению всех проявлений.
Наш Центр Вам предлагает один из видов местного водолечения «Носовой душ». Одной из причин создание санатория именно здесь — это природный источник, а именно скважина с минеральной водой. Эта минеральная вода по специальному устройству через одноразовый наконечник поступает в одну половину носа и выливается из другой, промывая полость носа.
В лор кабинете проводятся дополнительные методы лечения слизистой носа – это мелкодисперсное распыление озонированного физиологического раствора и лечебных средств в полость носа и носоглотки, лечение с помощью низкочастотного ультразвука на аппарате «Тонзиллор», промывание носа лекарственными средствами с помощью медицинского отсоса.
Профилактика аллергического ринита включает в себя исключение, по возможности, контакта с аллергенами, соблюдение гипоаллергенной диеты, прием лекарств по показаниям, отслеживание состояния окружающей среды. В сухую и теплую погоду все проявления аллергии усиливаются, травы, деревья, цветы интенсивно распространяют пыльцу в утренние часы. Профилактическое применение антигистаминных препаратов и «барьерных» аэрозолей до возможного контакта с аллергеном, профилактика респираторных инфекций, использование очистителей воздуха, уменьшающих концентрацию пыли и грибков, частые влажные уборки Следует принять во внимание, что в середине лета не стоит отдыхать в районах лесов и гор, где цветение растений очень длительное.
Дороничева И.В., врач отлоаринголог
Аллергический ринит: виды и особенности лечения
Лечение аллергического ринита в домашних условиях
Лечение начинается с устранения причины аллергии в тех случаях, когда это возможно. Оптимальная мера при сезонном рините — это смена места жительства на время цветения растений, пыльца которых вызывает обострение заболевания.
Рекомендуется ограничить контакт с аллергеном:
- не выходить на улицу до 11-12 часов утра (в период максимальной концентрации пыльцы)
- не открывать окна
- после возвращения с улицы менять одежду и принимать душ
- обязательно использовать солевые (идеально — содержащие натуральную морскую воду) растворы для регулярного промывания носоглотки и удаления «осевших» аллергенов и инородных частиц
- перед выходом на улицу следует использовать специальные «барьерные» средства, предупреждающие контакт с аллергенами, например, спрей для носа «Аква Марис® Эктоин»
«Аква Марис® Эктоин» — это полностью натуральное средство, в состав которого входят органическое вещество ЭКТОИН и раствор морской соли.
- Уникальное вещество ЭКТОИН образует соединения с молекулами воды и формирует на слизистой оболочке носа пленку (своеобразный «водный» щит), препятствующую попаданию аллергенов в клетки. Вещество вырабатывается бактериями для защиты от экстремальных условий окружающей среды (например, повышенной солености). Аналогов ЭКТОИНА в России не существует.
- Морская соль способствует выведению уже закрепившихся на слизистой пылевых и других инородных частиц.
Аллергический ринит у взрослых и детей — прямое показание к использованию «Аква Марис® Эктоин». Рекомендуется применять спрей 3-4 раза в день или за 15 до предполагаемого контакта с аллергеном.
При круглогодичном аллергическом рините принимаются следующие меры профилактики:
- ежедневная влажная уборка дома
- применение чехлов из синтетических материалов на постельное белье, одеяла и подушки
- удаление из спальни мягких игрушек и книг
- профилактика респираторных инфекций
- гипоаллергенная диета
На практике все эти способы не дают полной гарантии удаления аллергенов, поэтому для усиления профилактического эффекта рекомендуется применять защитный спрей для носа «Аква Марис® Эктоин».
Для устранения симптомов заболевания используются медикаментозные и немедикаментозные методы.
Основные группы лекарств для лечения аллергического ринита: антигистаминные препараты, стабилизаторы мембран «тучных» клеток (кромоны), сосудосуживающие средства, местные глюкокортикостероиды. Любые спреи и капли в нос при аллергическом рините должен назначать врач, который объяснит, как долго и в какой дозировке их можно применять, а также ответит на вопросы по использованию «Аква Марис®Эктоин» и других препаратов.
При лечении аллергического ринита в домашних условиях обязательно следует применять промывание носоглотки для механического удаления аллергенов с поверхности слизистой оболочки носа, например, с помощью аэрозольных форм «Аква Марис®» («Аква Марис® Норм Интенсивное промывание» и «Аква Марис® Беби Интенсивное промывание»).
Против аллергического ринита иногда используют народные средства — отвары (противовоспалительные, вяжущие), прогревания. Однако будьте осторожны — традиционные методы лечения не тестируются в клинических условиях, возможны непредсказуемые индивидуальные реакции. Чтобы снизить выраженность симптомов и затормозить развитие аллергической реакции, используйте натуральное средство для профилактики и лечения аллергического ринита — «Аква Марис® Эктоин».
Результаты исследований и отзывы пациентов говорят о том, что применение препарата помогает быстрее справиться симптомами (чиханием, зудом) и уменьшить дозировку лекарств против аллергического ринита.
«Аква Марис® Эктоин» — инновационное барьерное средство для профилактики и лечения аллергического насморка.
Ринит/астма взрослые
Комплексное исследование, которое позволяет выявить сенсибилизацию к основным бытовым (клещи D. pteronyssinus), эпидермальным (эпителий кошки и собаки), плесневым (грибы Aspergillus fumigatus, Alternaria alternata) и пыльцевым (амброзия, полынь, мажорные аллергокомпоненты березы и тимофеевки) аллергенам, являющимся возможными причинами развития и/или обострения аллергического ринита (риноконъюнктивита) и бронхиальной астмы, в целях назначения рациональных элиминационных и лечебных мероприятий.
Синонимы русские
Смесь аллергенов при рините (риноконъюнктивите) / бронхиальной астме у взрослых.
Синонимы английские
Allergological testing in adults with asthma/rhinitis.
Какой биоматериал можно использовать для исследования?
Венозную кровь.
Как правильно подготовиться к исследованию?
- Не курить в течение 30 минут до исследования.
Общая информация об исследовании
Аллергический ринит и атопическая бронхиальная астма являются распространенными в популяции заболеваниями, которые имеют схожие причины и иммунные механизмы развития.
Аллергический ринит (риноконъюнктивит) – IgE-обусловленное воспаление слизистой носа (и конъюнктивы глаз в случаях конъюнктивита), возникающее после контакта с причинно-значимым аллергеном. Он сопровождается ринореей, чиханием, заложенностью и зудом в носу, слезотечением и нередко сочетается с конъюнктивитом, который проявляется покраснением и зудом глаз. В мире аллергическим ринитом страдает 10-25% населения. У более 80% больных бронхиальной астмой имеются клинические проявления ринита, а у 10-40% пациентов с аллергическим ринитом развивается астма.
Бронхиальная астма – хроническое воспалительное заболевание, которое характеризуется гиперреактивностью бронхов, обратимой обструкцией дыхательных путей. Болезнь проявляется повторными эпизодами свистящего дыхания, одышкой, кашлем. Причины и предрасполагающие факторы развития бронхиальной астмы разнообразны и могут быть аллергическими и неаллергическими. К неаллергическим провоцирующим факторам относятся курение, холодный воздух, физическая нагрузка, лекарственные препараты (например, аспирин и НПВС), гормональные изменения, инфекции и некоторые другие. Аллергическая (атопическая) бронхиальная астма развивается при контакте с причинно-значимыми аллергенами по IgE-связанному механизму.
Наиболее часто аллергический ринит и атопическую бронхиальную астму вызывают ингаляционные аллергены, среди которых аллергены клещей, животных, насекомых, пыльцы, плесневых грибов, а у детей раннего возраста (преимущественно до 4 лет) и пищевые аллергены. Сезонные проявления аллергии обычно обуславливают пыльцевые аллергены, круглогодичные – бытовые, эпидермальные и плесневые.
Клещи домашней пыли являются одними из основных источников аллергенов в помещениях и составляют большую часть домашней пыли. Размером около 0,3 мм, они не видны невооруженным глазом. Клещи домашней пыли питаются перхотью человека, которая накапливается в матрасах, подушках, на полу, коврах, мягких игрушках и мягкой мебели. Их количество максимальное при температуре выше 20 ºС и относительной влажности более 80%. Для людей, сенсибилизированных к домашним клещам, оптимальная влажность в помещении должна составлять не более 50%, при которой данные членистоногие гибнут. Среди представителей домашних клещей наиболее значимыми для развития аллергических реакций являются Dermatophagoides pteronyssinus.
Для людей, сенсибилизированных к домашним клещам, оптимальная влажность в помещении должна составлять не более 50%, при которой данные членистоногие гибнут. Среди представителей домашних клещей наиболее значимыми для развития аллергических реакций являются Dermatophagoides pteronyssinus.
Сенсибилизация к аллергенам животных может вызывать выраженные аллергические реакции и заболевания. Наиболее сильными и распространенными являются аллергены кошек и собак, которые содержатся в шерсти, слюне, перхоти (эпителии), секретах потовых желез животных. Аллергены кошки могут длительно (иногда недели и месяцы) сохраняться в помещении, где ранее находилось животное.
Пыльцевые аллергены вызывают у сенсибилизированных людей сезонные проявления аллергического ринита (риноконъюнктивита) и обострений бронхиальной астмы, что связано с периодом опыления растений в зависимости от местности проживания. Весной симптомы чаще связаны с цветением деревьев (береза, ольха, тополь и другие), в июне-июле – с луговыми (злаковыми) травами (тимофеевка, овсяница, ежа, мятлик, райграс), а в августе-сентябре – с сорными травами (амброзия высокая, полынь).
Выявление сенсибилизации к аллергену березы подтверждает истинную аллергию на березу и может служить основанием назначения аллерген-специфической иммунотерапии (АСИТ).
Аллерген тимофеевки обуславливает широкую перекрестную реактивность между различными видами трав, ответственен за проявления аллергического ринита и бронхиальной астмы у сенсибилизированных пациентов. Выявление гиперчувствительности к данным аллергенам имеет большое значение для решения вопроса о проведении АСИТ.
Среди проверяемых аллергенов сорных трав — амброзия высокая, полынь — основные растения, которые могут играть роль в развитии проявлений аллергических заболеваний в августе-сентябре в нашем регионе.
Целью данного исследования является определение специфических IgE к основным бытовым, эпидермальным, пыльцевым и плесневым аллергенам методом ImmunoCAP. Аллергодиагностика технологией ImmunoCAP характеризуется высокой точностью и специфичностью, что достигается обнаружением в очень малом количестве крови пациента низких концентраций IgE-антител. Исследование основано на иммунофлюоресцентном методе, что позволяет увеличить чувствительность в несколько раз, по сравнению с другими диагностическими методами. Во всем мире до 80% определений специфических иммуноглобулинов IgE выполняется данным методом. ВОЗ и Всемирная организация аллергологов признают диагностику с использованием ImmunoCAP как «золотой стандарт», так как эта методика доказала свою точность и стабильность результатов в независимых исследованиях.
Аллергодиагностика технологией ImmunoCAP характеризуется высокой точностью и специфичностью, что достигается обнаружением в очень малом количестве крови пациента низких концентраций IgE-антител. Исследование основано на иммунофлюоресцентном методе, что позволяет увеличить чувствительность в несколько раз, по сравнению с другими диагностическими методами. Во всем мире до 80% определений специфических иммуноглобулинов IgE выполняется данным методом. ВОЗ и Всемирная организация аллергологов признают диагностику с использованием ImmunoCAP как «золотой стандарт», так как эта методика доказала свою точность и стабильность результатов в независимых исследованиях.
Для чего используется исследование?
- Выявление сенсибилизации к основным бытовым, эпидермальным, пыльцевым и плесневым аллергенам у взрослых и детей старше 4 лет;
- определение причинно-значимого аллергена при аллергическом рините, атопической бронхиальной астме;
- дифференциальная диагностика аллергического и неаллергического ринита;
- дифференциальная диагностика аллергической и неаллергической бронхиальной астмы;
- диагностика возможных причин затяжного или хронического кашля;
- назначение рациональных элиминационных мероприятий для уменьшения воздействия аллергена;
- подбор адекватной терапии и решение вопроса о возможности и целесообразности проведения аллерген-специфической иммунотерапии (АСИТ).
Когда назначается исследование?
- При обследовании пациентов с подозрением на респираторную аллергию, проявляющуюся некоторыми из перечисленных симптомов: заложенностью носа и ринореей, зудом в носу, чиханием, покраснением и/или зудом глаз, кашлем, одышкой, хрипами в легких;
- при комплексном обследовании пациентов с хроническим ринитом, хроническим конъюнктивитом, хроническим синуситом, хроническим отитом, бронхиальной астмой;
- при решении вопроса о целесообразности проведения АСИТ.

Что означают результаты?
Референсные значения
Для каждого показателя, входящего в состав комплекса:
- [21-620] Аллерген e1 — эпителий и перхоть кошки, IgE (ImmunoCAP)
- [21-621] Аллерген e5 — перхоть собаки, IgE (ImmunoCAP)
- [21-678] Аллерген d1 — клещ домашней пыли Dermatophagoides pteronyssinus, IgE (ImmunoCAP)
- [21-657] Аллерген t3 — береза бородавчатая, IgE (ImmunoCAP)
- [21-659] Аллерген w6 — полынь, IgE (ImmunoCAP)
- [21-661] Аллерген g6 — тимофеевка луговая, IgE (ImmunoCAP)
- [21-698] Аллерген m6 — Alternaria alternata, IgE (ImmunoCAP)
- [21-699] Аллерген m3 — Aspergillus fumigatus, IgE (ImmunoCAP)
- [21-717] Аллерген i6 — таракан-прусак, IgE (ImmunoCAP)
- [21-730] Аллерген w1 — амброзиявысокая, IgE (ImmunoCAP)
Причины положительного результата (с уточнением конкретного аллергена и/или группы аллергенов):
- сенсибилизация к аллергенам;
- бронхиальная астма, аллергический ринит, аллергический конъюнктивит, аллергический синусит, обусловленные сенсибилизацией к одному или нескольким указанным в исследовании аллергенам.
Причины отрицательного результата:
- отсутствие сенсибилизации к аллергенам, входящим в состав данной панели;
- длительное ограничение или исключение контакта с аллергенами;
- проведение десенсибилизации (АСИТ – аллерген-специфическая иммунотерапия).
Важные замечания
Отсутствие сенсибилизации к аллергенам, входящим в состав данного исследования, не исключает наличия аллергии к другим источникам аллергенов. В некоторых случаях может потребоваться дальнейшее аллергологическое обследование для уточнения сенсибилизации к другим возможным аллергенам.
Также рекомендуется
[02-033] Микроскопическое исследование мазка со слизистой оболочки носа (риноцитограмма)
[02-021] Общий анализ мокроты
[02-029] Клинический анализ крови с лейкоцитарной формулой и СОЭ
[08-017] Суммарные иммуноглобулины E (IgE) в сыворотке
[21-673] Аллергочип ImmunoCAP ISAC (112 аллергокомпонентов)
[21-665] Смесь аллергенов деревьев tx5 (ImmunoCAP), IgE: ольха серая, лещина, вяз, ива, тополь
[21-664] Смесь аллергенов злаковых трав gx1 (ImmunoCAP), IgE: ежа сборная, овсяница луговая, плевел, тимофеевка луговая, мятлик луговой
[21-528] Смесь аллергенов животных № 70 (IgE): эпителий морской свинки, эпителий кролика, хомяк, крыса, мышь
[21-529] Смесь аллергенов животных № 71 (IgE): перо гуся, перо курицы, перо утки, перо индюка
Кто назначает исследование?
Аллерголог, пульмонолог, оториноларинголог, офтальмолог, педиатр, терапевт, врач общей практики.
Литература
- Bousquet J., Khatalev N. et al. Allergic Rhinitis and its impact on Asthma (ARIA) 2008 update// Eur.J.Allergy Clin. Immunol. – 2008. – Vol.63 – Supl. 86 – P. 8-160.
- Thomas WR, Smith WA, Hales BJ. The allergenic specificities of the house dust mite. Chang Gung Med J 2004;27(8):563-9.
- Andersson K, Lidholm J. Characteristics and Immunobiology of grass pollen allergens. Int Arch Allergy immunol 2003;130:87-107.
- Kazemi-Shirazi L, Niederberger V, Linhart B, Lidholm J, Kraft D, Valenta R. Recombinant marker allergens: diagnostic gatekeepers for the treatment of allergy. Int Arch Allergy Immunol 2002;127(4):259-68.
- Cooley JD, Wong WC, Jumper CA, Straus DC. Fungi and the indoor environment: their impact on human health. Adv Appl Microbiol 2004;55:1-30.
- Vijay HM, Kurup VP. Fungal allergens. In: Lockey RF, Bukantz SC, Bousquet J editors. Allergens and allergen immunotherapy. 3rd ed. New York: Marcel Dekker, Inc; 2004:223-49.
Аллергический ринит | UF Health, University of Florida Health
Определение
Аллергический ринит — это диагноз, связанный с группой симптомов, поражающих нос. Эти симптомы возникают, когда вы вдыхаете то, на что у вас аллергия, например пыль, шерсть животных или пыльцу. Симптомы также могут возникать, когда вы едите пищу, на которую у вас аллергия.
Эта статья посвящена аллергическому риниту, вызванному пыльцой растений. Этот тип аллергического ринита обычно называют сенной лихорадкой или сезонной аллергией.
Видео: аллергия
Альтернативные названия
Сенная лихорадка; Носовая аллергия; Сезонная аллергия; Сезонный аллергический ринит; Аллергия — аллергический ринит; Аллергия — аллергический ринит
Причины
Аллерген — это то, что вызывает аллергию. Когда человек с аллергическим ринитом вдыхает аллерген, такой как пыльца, плесень, шерсть животных или пыль, организм выделяет химические вещества, вызывающие симптомы аллергии.
Аллергический ринит
Сенная лихорадка вызывает аллергическую реакцию на пыльцу.
Сенную лихорадку вызывают деревья, травы и сорняки. Их пыльца разносится ветром. (Цветочная пыльца переносится насекомыми и не вызывает сенной лихорадки.) Типы растений, вызывающих сенную лихорадку, различаются от человека к человеку и от местности к местности.
Количество пыльцы в воздухе может повлиять на развитие симптомов сенной лихорадки.
- В жаркие, сухие и ветреные дни в воздухе больше пыльцы.
- В прохладные, влажные и дождливые дни большую часть пыльцы смывают на землю.
Сенная лихорадка и аллергия часто передаются по наследству. Если оба ваших родителя страдают сенной лихорадкой или другой аллергией, у вас также может быть сенная лихорадка и аллергия. Вероятность выше, если у вашей матери аллергия.
Симптомы
Симптомы, которые возникают вскоре после контакта с веществом, на которое у вас аллергия, могут включать:
- Зуд в носу, рту, глазах, горле, коже или любой другой области
- Проблемы с запахом
- Насморк
- Чихание
- Слезотечение
Симптомы, которые могут развиться позже, включают:
- Заложенный нос (заложенность носа)
- Кашель
- Заложенные уши и снижение обоняния
- Боль в горле
- Темные круги под глазами
- Отечность под глазами
- Усталость и раздражительность
- Головная боль
Распознавание захватчика
Обследования и анализы
Врач проведет медицинский осмотр и спросит о ваших симптомах.Вас спросят, меняются ли ваши симптомы в зависимости от времени дня или сезона, а также от воздействия домашних животных или других аллергенов.
Тест на аллергию может выявить пыльцу или другие вещества, вызывающие ваши симптомы. Кожные пробы — наиболее распространенный метод тестирования на аллергию.
Если ваш врач решит, что вы не можете пройти кожные пробы, специальные анализы крови могут помочь в диагностике. Эти тесты, известные как тесты IgE RAST, могут измерять уровни веществ, связанных с аллергией.
Эти тесты, известные как тесты IgE RAST, могут измерять уровни веществ, связанных с аллергией.
Общий анализ крови (CBC), называемый подсчетом эозинофилов, также может помочь в диагностике аллергии.
Лечение
ОБРАЗ ЖИЗНИ И ИЗБЕЖАНИЕ АЛЛЕРГЕНОВ
Лучшее лечение — избегать пыльцы, вызывающей ваши симптомы. Избежать пыльцы может быть невозможно. Но часто вы можете предпринять шаги, чтобы уменьшить воздействие.
Вам могут назначить лекарство от аллергического ринита. Лекарство, которое пропишет ваш врач, зависит от ваших симптомов и их тяжести. Также будет учитываться ваш возраст и наличие у вас других заболеваний, например астмы.
При легком аллергическом рините промывание носа может помочь удалить слизь из носа. Вы можете купить физиологический раствор в аптеке или приготовить его дома, используя 1 стакан (240 миллилитров) теплой воды, половину чайной ложки (3 грамма) соли и щепотку пищевой соды.
Лекарства от аллергического ринита включают:
АНТИГИСТАМИНЫ
Лекарства, называемые антигистаминными средствами, хорошо помогают при лечении симптомов аллергии. Их можно использовать, когда симптомы возникают нечасто или длятся недолго.Имейте в виду следующее:
- Многие антигистаминные препараты, принимаемые внутрь, можно купить без рецепта.
- Некоторые могут вызывать сонливость. После приема этого лекарства вам не следует водить машину или работать с механизмами.
- Другие вызывают небольшую сонливость или не вызывают ее.
- Антигистаминные спреи для носа хорошо подходят для лечения аллергического ринита. Спросите своего врача, стоит ли вам сначала попробовать эти лекарства.
КОРТИКОСТЕРОИДЫ
- Назальные кортикостероидные спреи являются наиболее эффективным средством лечения аллергического ринита.
- Они работают лучше всего при непрерывном использовании, но они также могут быть полезны при использовании в течение более коротких периодов времени.

- Спреи с кортикостероидами в целом безопасны для детей и взрослых.
- Доступно много брендов. Вы можете купить четыре марки без рецепта. Для всех других брендов вам понадобится рецепт от врача.
ОБОЗНАЧИТЕЛИ
- Противоотечные средства также могут быть полезны для уменьшения таких симптомов, как заложенность носа.
- Не используйте противоотечные назальные спреи более 3 дней.
ДРУГИЕ ЛЕКАРСТВЕННЫЕ СРЕДСТВА
- Ингибиторы лейкотриенов — это лекарства, отпускаемые по рецепту, которые блокируют лейкотриены. Это химические вещества, которые организм выделяет в ответ на аллерген, которые также вызывают симптомы.
Уколы от аллергии
Иногда рекомендуются уколы от аллергии (иммунотерапия), если вы не можете избежать пыльцы и ваши симптомы трудно контролировать. Это включает в себя регулярные уколы пыльцы, на которую у вас аллергия. Каждая доза немного больше предыдущей, пока вы не достигнете дозы, которая поможет контролировать ваши симптомы.Уколы от аллергии могут помочь вашему телу приспособиться к пыльце, вызывающей реакцию.
СУБЛИНГВАЛЬНАЯ ИММУНОТЕРАПИЯ (SLIT)
Вместо уколов лекарство под язык может помочь при аллергии на траву и амброзию.
Перспективы (Прогноз)
Большинство симптомов аллергического ринита излечимы. В более тяжелых случаях необходимы уколы от аллергии.
Некоторые люди, особенно дети, могут перерасти аллергию, поскольку иммунная система становится менее чувствительной к пусковому механизму.Но если какое-либо вещество, такое как пыльца, вызывает аллергию, оно часто продолжает оказывать долгосрочное воздействие на человека.
Когда обращаться к медицинскому работнику
Позвоните, чтобы записаться на прием к вашему поставщику, если:
У вас серьезные симптомы сенной лихорадки
Лечение, которое когда-то помогало вам, больше не работает
У вас нет симптомов ответ на лечение
Профилактика
Иногда можно предотвратить симптомы, избегая попадания пыльцы, на которую у вас аллергия.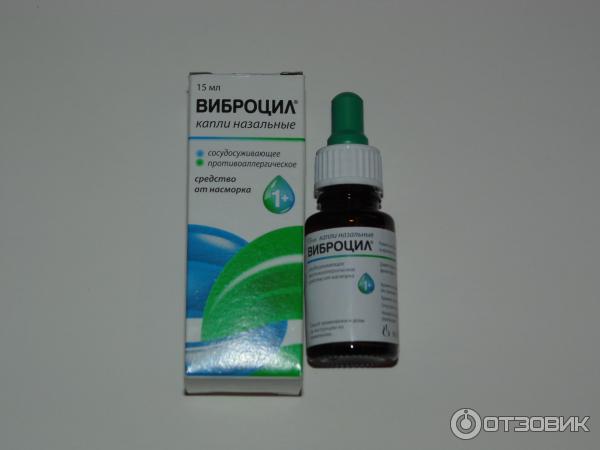 Во время сезона пыльцы вам следует по возможности оставаться в помещении, где есть кондиционер. Спите с закрытыми окнами и водите машину с закрытыми окнами.
Во время сезона пыльцы вам следует по возможности оставаться в помещении, где есть кондиционер. Спите с закрытыми окнами и водите машину с закрытыми окнами.
Изображения
Ссылки
Baroody FM, Naclerio RM. Аллергия и иммунология верхних дыхательных путей. В: Flint PW, Haughey BH, Lund V, et al, eds. Каммингс Отоларингология: хирургия головы и шеи . 6-е изд. Филадельфия, Пенсильвания: Эльзевьер Сондерс; 2015: глава 38.
Коррен Дж., Баруди Ф.М., Паванкар Р. Аллергический и неаллергический ринит.В: Адкинсон Н.Ф.-младший, Бохнер Б.С., Буркс А.В. и др., Ред. Аллергия Миддлтона: принципы и практика . 8-е изд. Филадельфия, Пенсильвания: Эльзевьер Сондерс; 2014: глава 42.
Уоллес Д.В., Дикевич М.С., Оппенгеймер Дж., Портной Дж. М., Ланг Д. М.. Фармакологическое лечение сезонного аллергического ринита: синопсис руководства совместной рабочей группы 2017 г. по параметрам практики. Ann Intern Med. 2017; 167 (12): 876-881. PMID: 29181536 www.ncbi.nlm.nih.gov/pubmed/29181536.
Аллергия носа (сенная лихорадка)
Это симптом вашего ребенка?
- Аллергическая реакция носа, обычно из-за пыльцы.
- Зуд в носу, прозрачные выделения и чихание — обычное явление.
Триггеры аллергии на нос.
- Причина. Аллергическая реакция носа и носовых пазух на вдыхаемое вещество. Медицинское название этого явления — аллергический ринит. Аллергическое вещество называется аллергеном.
- Большинство аллергенов плавает в воздухе. Вот так они попадают в нос. Вот самые распространенные:
- Пыльца. Деревья, трава, сорняки и плесень являются наиболее распространенными пыльцами. Пыльца деревьев приходит весной. Летом приходит пыльца трав. Пыльца сорняков приходит осенью. Пыльца вызывает сезонную аллергию.Вы не можете избежать пыльцы, потому что она находится в воздухе. В большинстве случаев аллергия на нос продолжается в сезон пыльцы.
 Они могут длиться от 4 до 8 недель. Пыльца вызывает сезонный аллергический ринит. Это также называется сенной лихорадкой.
Они могут длиться от 4 до 8 недель. Пыльца вызывает сезонный аллергический ринит. Это также называется сенной лихорадкой. - Домашние животные. Аллергены также могут быть от кошек, собак, лошадей, кроликов и других животных. Большинство людей не держат домашних животных, на которых у них аллергия. У них возникают спорадические симптомы аллергии только при контакте с этим конкретным животным. Эти симптомы обычно длятся несколько часов.Если к вам приедет кто-то с кошкой, они принесут с собой кошачью шерсть. Это вызовет кратковременные симптомы. Однако если у вас есть домашнее животное, у вашего ребенка будут все время симптомы.
- Домашняя пыль. Домашняя пыль содержит много аллергенов. В нем всегда есть пылевые клещи. Если у вас высокая влажность, на нем будет плесень. Домашняя пыль вызывает круглогодичные повседневные симптомы. Медицинское название этого явления — круглогодичный аллергический ринит.
Симптомы аллергии из носа
- Ясные выделения из носа с чиханием, принюхиванием и зудом в носу (100%)
- Также может возникать аллергия на глаза (зуд, покраснение, водянистость и отечность) (70%)
- Ухо и Может возникнуть заложенность носовых пазух или переполнение пазух
- В горле также может ощущаться царапание или ощущение щекотки время от времени
- Иногда также возникают зуд в ушных каналах, кожный зуд или хриплый голос
- Симптомы возникают во время сезона пыльцы
- Те же симптомы в течение того же месяца за последний год
- Прошлый диагноз врача полезен
- Нет лихорадки
Как отличить сезонную аллергию от носа от простуды
- Симптомы возникают во время сезона пыльцы
- Были те же симптомы в том же месяце в прошлом году
- Симптомы сенной лихорадки длятся 6-8 недель для каждой пыльцы.(Простуды длятся 1-3 недели).
- Аллергия: зуд в глазах и носу. Не встречается при простуде.

- Простуда: жар и / или боль в горле. Не наблюдалось при аллергии.
- И то, и другое: насморк и слезящиеся глаза. Также может кашлять при обоих, но реже при аллергии.
Аллергия на нос и глаза: возраст начала
- Сезонная аллергия на пыльцу обычно начинается в возрасте от 2 до 5 лет.
- Пик симптомов у детей школьного возраста, подростков и молодых людей.
- Симптомы пыльцы у детей младше 2 лет встречаются редко.Им требуется как минимум 2 сезона воздействия пыльцы.
- Дети в возрасте до 2 лет с хроническими назальными симптомами имеют другие причины. Примеры: рецидивирующие простуды, большие аденоиды или аллергия на коровье молоко.
- Пищевая аллергия может возникнуть в течение первого года жизни, но не пыльца.
Когда обращаться при аллергии на нос (сенную лихорадку)
Обратитесь к врачу в течение 24 часов
- Вы думаете, что вашему ребенку нужно осмотр
- Сильный кашель
- Боль в носовых пазухах (а не просто заложенность носа) не проходит с помощью лекарств от аллергии.Примечание: боль в пазухах возникает вокруг скул или глаз.
Связаться с врачом в рабочее время
- Из-за симптомов сенной лихорадки трудно ходить в школу или заниматься обычной деятельностью. Примечание: прием лекарства от аллергии в течение 2 дней не помог.
- Диагноз сенной лихорадки никогда не ставил врач
- Круглогодичные симптомы аллергии на нос
- Храп — частая проблема
- У вас есть другие вопросы или проблемы
Самостоятельный уход на дому
- Симптомы назальной аллергии или сенная лихорадка
Пункты неотложной помощи детям Сиэтла
Если болезнь или травма вашего ребенка опасны для жизни, позвоните по номеру 911.
Рекомендации по уходу при аллергии на нос или сенной лихорадке
- Что следует знать о аллергии на нос или сенной лихорадке:
- Сенная лихорадка — очень распространенное явление.
 Это случается примерно у 15% детей.
Это случается примерно у 15% детей. - Симптомы со стороны носа и глаз можно контролировать, давая лекарства от аллергии.
- Пыльца в воздухе каждый день в течение сезона пыльцы. Итак, лекарства от аллергии нужно давать ежедневно. Их нужно использовать в течение 2 месяцев или дольше во время сезона пыльцы.
- Вот несколько советов по уходу, которые должны помочь.
- Сенная лихорадка — очень распространенное явление.
- Лекарства от аллергии:
- Лекарства от аллергии называются антигистаминными средствами. Это препарат выбора при аллергии на нос.
- Они помогут контролировать симптомы. К ним относятся насморк, зуд в носу и чихание.
- Вы можете дать лекарство от аллергии короткого действия (например, Бенадрил). Рецепт не требуется. Его нужно вводить каждые 6-8 часов.
- Дозировка перед сном особенно важна для заживления слизистой оболочки носа.
- Ключ к контролю — давать лекарства от аллергии каждый день во время сезона пыльцы.
- Лекарства от аллергии длительного действия:
- Вы также можете использовать лекарство от аллергии длительного действия (например, Zyrtec). Рецепт не требуется.
- Преимущество: вызывает меньший седативный эффект, чем старые лекарства от аллергии, такие как Бенадрил. Он пролонгирован и держится до 24 часов.
- Дозировка:
- В возрасте 2–5 лет дайте 2,5 мг (2,5 мл или ½ чайной ложки) жидкого сиропа.Используйте один раз в день утром.
- Возраст 6-11 лет, давайте жевательную таблетку 5 мг один раз в день утром.
- В возрасте 12 лет и старше давайте таблетку 10 мг один раз в день утром.
- Обратная сторона: не контролирует симптомы сенной лихорадки, а также старые лекарства от аллергии. Кроме того, иногда симптомы прорыва появляются до 24 часов. Если это произойдет, вы можете дать однократную дозу Бенадрила.
- Стоимость: бренд магазина узнайте у фармацевта. Причина: стоит меньше, чем продукция торговой марки.

- Назальный физиологический раствор для смывания пыльцы:
- Используйте физиологический раствор (соленую воду) носовые капли или спрей (например, в магазине). Это помогает вымыть пыльцу или разжижить засохшую слизь. Если у вас нет физиологического раствора, можно использовать несколько капель воды. Используйте воду в бутылках, дистиллированную воду или кипяченую воду из-под крана. Подростки могут просто плеснуть в нос немного воды, а затем высморкаться.
- Шаг 1: закапать по 3 капли в каждую ноздрю.
- Шаг 2: выдуйте каждую ноздрю, закрывая другую ноздрю.Затем сделайте другую сторону.
- Шаг 3: повторяйте капли в нос и сморкайте, пока выделения не исчезнут.
- Как часто: проводите полоскание носа физиологическим раствором, если ребенок не может дышать через нос. Также делайте их, если сильно чешется нос.
- Физиологические капли для носа или спрей можно купить в любой аптеке. Рецепт не требуется.
- Физиологические капли для носа также можно приготовить дома. Используйте ½ чайной ложки (2 мл) поваренной соли. Размешайте соль в 1 чашке (8 унций или 240 мл) теплой воды. Используйте воду в бутылках или кипяченую воду, чтобы сделать солевые капли для носа.
- Другой вариант: принять теплый душ, чтобы удалить слизь. Вдохните влажный воздух, затем продуйте каждую ноздрю.
- Лечение аллергии на глаза:
- При симптомах со стороны глаз смойте лицо и веки. Это удалит пыльцу или любые другие аллергические вещества.
- Затем приложите к глазам холодную влажную тряпку для мытья посуды.
- Чаще всего лекарство от аллергии, принимаемое внутрь, помогает облегчить симптомы со стороны глаз. Иногда также необходимы глазные капли. (См. Ниже № 6 и № 7)
- Антигистаминные глазные капли — Кетотифен (1-й вариант) при симптомах глазной аллергии:
- Глазные капли кетотифена (например, Задитор) являются безопасным и эффективным продуктом.
 Рецепт не требуется.
Рецепт не требуется. - Дозировка: 1 капля каждые 12 часов.
- При сильной аллергии используйте глазные капли с кетотифеном каждый день в сезон пыльцы. Это даст лучший контроль.
- Глазные капли кетотифена (например, Задитор) являются безопасным и эффективным продуктом.
- Антигистаминные / сосудосуживающие глазные капли (второй вариант) при симптомах глазной аллергии:
- Попросите фармацевта порекомендовать марку (например, Visine-A). A означает антигистаминный препарат. Рецепт не требуется.
- Дозировка: 1 капля каждые 8 часов
- Не применять более 5 дней.Причина: вызовет красные глаза из-за эффекта отскока.
- Оборотная сторона: не работает так же хорошо, как глазные капли Кетотифен.
- Смыть пыльцу с тела:
- Удалите пыльцу с волос и кожи с помощью шампуня и душа. Это особенно важно перед сном.
- Чего ожидать:
- Поскольку аллергия на пыльцу повторяется каждый год, научитесь контролировать симптомы.
- Пыльца — как уменьшить количество пыльцы, которой дышит ваш ребенок:
- Пыльца переносится по воздуху.
- Держите окна в доме закрытыми, по крайней мере, в спальне вашего ребенка.
- Держите окна в машине закрытыми. Включите кондиционер. Включите рециркуляцию.
- Избегайте оконных или чердачных вентиляторов. Они втягивают пыльцу.
- Старайтесь оставаться дома в ветреную погоду. Причина: количество пыльцы намного выше в сухую и ветреную погоду.
- Не играйте с собакой на улице. Причина: пыльца скапливается в шерсти.
- Количество пыльцы: вы можете получить суточное количество пыльцы по пыльце.com. Просто введите свой почтовый индекс.
- Позвоните своему врачу, если:
- Симптомы не улучшатся через 2 дня после начала приема лекарств от аллергии
- Вы думаете, что вашему ребенку нужно осмотреть
- Вашему ребенку становится хуже
И помните, свяжитесь с вашим врач, если у вашего ребенка появятся какие-либо симптомы «Позвоните своему врачу».
Заявление об ограничении ответственности: эта медицинская информация предназначена только для образовательных целей. Вы, читатель, несете полную ответственность за то, как вы решите его использовать.
Последняя редакция: 28.03.2021
Последняя редакция: 11.03.2021
Авторские права 2000-2021. Schmitt Pediatric Guidelines LLC.
Антигистаминные препараты второго поколения, антагонисты лейкотриеновых рецепторов, антигистаминные препараты первого поколения, деконгестанты, назальные кортикостероиды, назальные кортикостероиды и комбинации антигистаминов, антигистаминные препараты, интраназальные, стабилизаторы тучных клеток, интраназальные антихолинергические агенты, аллергические экстрактыАллергический и неаллергический риниты. Миддлтон Э.М.-младший, Рид С.Е., Эллис Э.Ф., Адкинсон Н.Ф.-мл., Юнгингер Дж. У., Бусс WW, ред.
Аллергия: принципы и практика . 5-е изд. Сент-Луис, Миссури: Ежегодник Мосби; 1998. 1005-16.Togias AG. Системные иммунологические и воспалительные аспекты аллергического ринита. J Allergy Clin Immunol . 2000 ноябрь 106 (5 доп.): S247-50. [Медлайн].
Blaiss MS. Качество жизни при аллергическом рините. Ann Allergy Asthma Immunol .1999 ноябрь 83 (5): 449-54. [Медлайн].
Томпсон А.К., можжевельник Е., Мельцер Е.О. Качество жизни больных аллергическим ринитом. Ann Allergy Asthma Immunol . 2000 ноябрь 85 (5): 338-47; викторина 347-8. [Медлайн].
Рэй Н.Ф., Баранюк Ю.Н., Тамер М., Райнхарт С.С., Герген П.Дж., Калинер М. Прямые расходы на лечение аллергического риноконъюнктивита в 1996 г., включая расходы на лечение связанных заболеваний дыхательных путей. J Allergy Clin Immunol .1999 марта 103 (3, часть 1): 401-7. [Медлайн].
[Медлайн].
Bhattacharyya N. Дополнительные медицинские услуги и расходы на лечение аллергического ринита в США. Ларингоскоп . 2011 Сентябрь 121 (9): 1830-3.
Сконер ДП. Аллергический ринит: определение, эпидемиология, патофизиология, выявление и диагностика. J Allergy Clin Immunol . 2001 июл.108 (1 приложение): S2-8. [Медлайн].
Walls AF, He S, Buckley MG, McEuen AR.Роль тучных клеток и базофилов при астме. Clin Exp Allergy . 2001. 1:68.
Haberal I, Corey JP. Роль лейкотриенов при аллергии на нос. Отоларингол Хирургия головы и шеи . 2003 Сентябрь 129 (3): 274-9. [Медлайн].
Ивасаки М., Сайто К., Такемура М., Секикава К., Фуджи Х., Ямада Ю. TNF-альфа способствует развитию аллергического ринита у мышей. J Allergy Clin Immunol . 2003 июл.112 (1): 134-40.[Медлайн].
Cates EC, Gajewska BU, Goncharova S, Alvarez D, Fattouh R, Coyle AJ. Влияние GM-CSF на иммунные, воспалительные и клинические реакции на амброзию на новой модели сенсибилизации слизистой оболочки у мышей. J Allergy Clin Immunol . 2003 май. 111 (5): 1076-86. [Медлайн].
Salib RJ, Kumar S, Wilson SJ, Howarth PH. Иммуноэкспрессия слизистой оболочки носа хемоаттрактантов тучных клеток TGF-бета, эотаксина, фактора стволовых клеток и их рецепторов при аллергическом рините. J Allergy Clin Immunol . 2004 Октябрь 114 (4): 799-806. [Медлайн].
Hansen I, Klimek L, Mosges R, Hormann K. Медиаторы воспаления в ранней и поздней фазе аллергического ринита. Curr Opin Allergy Clin Immunol . 2004 июн. 4 (3): 159-63. [Медлайн].
2004 июн. 4 (3): 159-63. [Медлайн].
Всемирная организация по аллергии (WAO). Паванкер Р., Каноника Г.В., Холгейт С.Т., Локки Р.Ф., Блэсс М.С. Белая книга по аллергии: обновление 2013 г. . Милуоки, Висконсин: Всемирная организация по аллергии; 2013.[Полный текст].
Блум Б., Джонс Л.И., Фриман Г. Сводная статистика здоровья детей в США: Национальное интервью по вопросам здравоохранения, 2012 г. Vital Health Stat 10 . 2013. 1-81 декабря. [Медлайн].
Бьоркстен Б., Клейтон Т., Эллвуд П., Стюарт А., Страчан Д., Исследовательская группа по фазе III ISAAC. Мировые тенденции развития симптомов ринита и конъюнктивита: Фаза III Международного исследования астмы и аллергии у детей. Pediatr Allergy Immunol .2008 марта 19 (2): 110-24. [Медлайн].
Генрих Дж., Рихтер К., Фрай С., Мейер И., Вёльке Г., Вайст М. и др. [Исследование респираторного здоровья взрослых Европейского сообщества (ECRHS)]. Пневмология . 2002 май. 56 (5): 297-303. [Медлайн].
Nihlen U, Greiff L, Montnemery P, Lofdahl CG, Johannisson A, Persson C. Частота и ремиссия симптомов аллергического ринита, о которых сообщают сами пациенты, у взрослых. Аллергия . 2006 ноябрь 61 (11): 1299-304.[Медлайн].
Хитрый РМ. Изменение распространенности аллергического ринита и астмы. Ann Allergy Asthma Immunol . 1999 Mar. 82 (3): 233-48; викторина 248-52. [Медлайн].
Von Mutius E, Weiland SK, Fritzsch C, et al. Растущая распространенность сенной лихорадки и атопии среди детей в Лейпциге, Восточная Германия. Ланцет . 1998. 351: 862.
Lima RG, Pastorino AC, Casagrande RR, et al. Распространенность астмы, ринита и экземы у 6-7-летних студентов из западных районов города Сан-Паулу, используя стандартизированный опросник фазы IIIB «Международного исследования астмы и аллергии в детстве» (ISAAC).Клиники. 2007. 62: 225.
Aït-Khaled N, Pearce N, Anderson HR, Ellwood P, Montefort S, Shah J, et al. Глобальная карта распространенности симптомов риноконъюнктивита у детей: Третья фаза Международного исследования астмы и аллергии у детей (ISAAC). Аллергия . 2009 Январь 64 (1): 123-48. [Медлайн].
Watson WT, Becker AB, Simons FE. Лечение аллергического ринита интраназальными кортикостероидами у пациентов с легкой степенью астмы: влияние на чувствительность нижних дыхательных путей. J Allergy Clin Immunol . 1993, январь, 91 (1, часть 1): 97-101. [Медлайн].
Meltzer EO, Grant JA. Влияние цетиризина на бремя аллергического ринита. Ann Allergy Asthma Immunol . 1999 ноябрь 83 (5): 455-63. [Медлайн].
Nayak AS. Связь астмы и аллергического ринита. Allergy Asthma Proc . 2003 ноябрь-декабрь. 24 (6): 395-402. [Медлайн].
Kiyohara C, Tanaka K, Miyake Y. Генетическая предрасположенность к атопическому дерматиту. Аллергол Инт . 2008 Март 57 (1): 39-56. [Медлайн].
МакКолли С.А., Кэрролл Дж. Л., Кертис С., Лафлин Г. М., Сэмпсон Н. А.. Высокая распространенность аллергической сенсибилизации у детей с привычным храпом и синдромом обструктивного апноэ во сне. Сундук . 1997, январь 111 (1): 170-3.[Медлайн].
Craig TJ, Teets S, Lehman EB, Chinchilli VM, Zwillich C. Заложенность носа, вторичная по отношению к аллергическому риниту, как причина нарушения сна и дневной усталости, а также реакция на местные назальные кортикостероиды. J Allergy Clin Immunol . 1998 Май. 101 (5): 633-7. [Медлайн].
Дикевич М.С., Файнман С., Сконер Д.П., Никлас Р., Ли Р., Блессинг-Мур Дж. Диагностика и лечение ринита: полные рекомендации Объединенной целевой группы по параметрам практики в аллергии, астме и иммунологии.Американская академия аллергии, астмы и иммунологии. Ann Allergy Asthma Immunol . 1998, ноябрь 81 (5, часть 2): 478-518. [Медлайн].
Министерство здравоохранения и социальных служб США. Агентство медицинских исследований и качества. Лечение алллергического и неаллергического ринита. Май 2002 г. Публикация AHQR 02: E023, Бостон, Массачусетс. Резюме, отчет о доказательствах / оценка технологии: № 54. http://www.ahrq.gov/clinic/epcsums/rhinsum.htm. Последний доступ 3 августа 2007 г.
Settipane RA.Демография и эпидемиология аллергического и неаллергического ринита. Allergy Asthma Proc . 2001 июль-август. 22 (4): 185-9. [Медлайн].
Bousquet J, Van Cauwenberge P, Khaltaev N, Aria Workshop Group. , Всемирная организация здравоохранения. Аллергический ринит и его влияние на астму. J Allergy Clin Immunol . 2001 ноябрь 108 (5 доп.): S147-334. [Медлайн].
, Всемирная организация здравоохранения. Аллергический ринит и его влияние на астму. J Allergy Clin Immunol . 2001 ноябрь 108 (5 доп.): S147-334. [Медлайн].
Банов Ч., Либерман П ,. Эффективность назального спрея азеластина при лечении вазомоторного (многолетнего неаллергического) ринита. Ann Allergy Asthma Immunol . 2001 Январь 86 (1): 28-35. [Медлайн].
Colás C, Galera H, Añibarro B, Soler R, Navarro A, Jáuregui I, et al. Тяжесть заболевания ухудшает качество сна при аллергическом рините (исследование SOMNIAAR). Clin Exp Allergy . 2012 18 января [Medline].
Li Z, Селестин Дж., Локки РФ. Синдром апноэ сна у детей: обновление. J Allergy Clin Immunol Pract . 2016 сен-окт. 4 (5): 852-61. [Медлайн].
Калпаклиоглу А.Ф., Кавут А.Б., Экичи М. Аллергический и неаллергический ринит: угроза обструктивного апноэ во сне. Ann Allergy Asthma Immunol . 2009 Июль 103 (1): 20-5. [Медлайн].
Craig TJ, McCann JL, Gurevich F, Davies MJ. Взаимосвязь аллергического ринита и нарушения сна. J Allergy Clin Immunol . 2004 г., ноябрь 114 (5 приложение): S139-45. [Медлайн].
Цай JD, Чанг СН, Моу СН, Сун ФК, Лю КХ.Связь между атопическими заболеваниями и синдромом дефицита внимания / гиперактивности в детстве: популяционное исследование методом случай-контроль. Энн Эпидемиол . 2013 Апрель 23 (4): 185-8. [Медлайн].
Торрес-Боррего Дж., Молина-Теран А.Б., Монтес-Мендоса С. Распространенность и сопутствующие факторы аллергического ринита и атопического дерматита у детей. Аллергол Иммунопатол (Мадр) .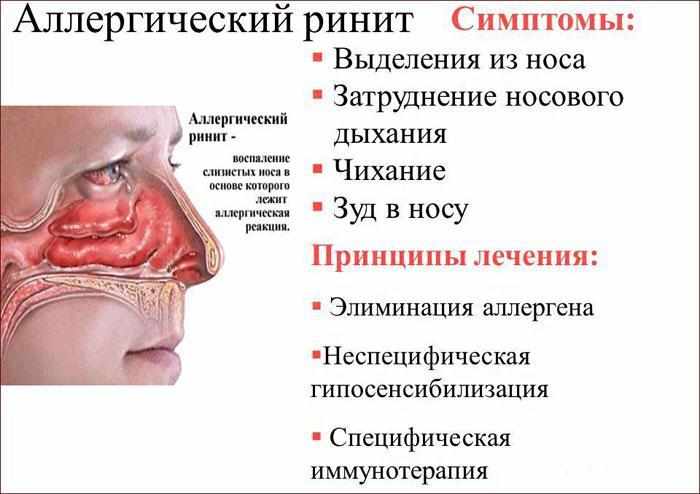 2008 март-апрель. 36 (2): 90-100. [Медлайн].
2008 март-апрель. 36 (2): 90-100. [Медлайн].
Фрю А.Дж.Достижения в области экологических и профессиональных заболеваний 2003. J Allergy Clin Immunol . 2004 июн.113 (6): 1161-6. [Медлайн].
Boulet LP, Turcotte H, Laprise C, Lavertu C, Bedard PM, Lavoie A. Сравнительная степень и тип сенсибилизации к общим аллергенам в помещении и на улице у субъектов с аллергическим ринитом и / или астмой. Clin Exp Allergy . 1997, 27 января (1): 52-9. [Медлайн].
Форнадли Дж. А., Кори Дж. П., Осгуторп Дж. Д., Пауэлл Дж. П., Эмануэль И. А., Бойлс Дж. Х.Аллергический ринит: руководство по клинической практике. Комитет по практическим стандартам Американской академии отоларингической аллергии. Отоларингол Хирургия головы и шеи . 1996 июл.115 (1): 115-22. [Медлайн].
Hadley JA. Оценка и лечение аллергического ринита. Мед Клин Норт Ам . 1999, январь, 83 (1): 13-25. [Медлайн].
Vazquez-Nava F, Quezada-Castillo JA, Oviedo-Trevino S, Saldivar-Gonzalez AH, Sanchez-Nuncio HR, Beltran-Guzman FJ.Связь между аллергическим ринитом, искусственным вскармливанием, непитательными привычками сосания и неправильным прикусом молочных зубов. Арка Дис Детский . 2006 Октябрь 91 (10): 836-40. [Медлайн].
Siracusa A, Desrosiers M, Marabini A. Эпидемиология профессионального ринита: распространенность, этиология и детерминанты. Clin Exp Allergy . 2000 30 ноября (11): 1519-34. [Медлайн].
Gelber LE, Seltzer LH, Bouzoukis JK, Pollart SM, Chapman MD, Platts-Mills TA.Сенсибилизация и воздействие аллергенов в помещении как факторы риска астмы среди пациентов, поступающих в больницу. Am Rev Respir Dis . 1993 г., 147 (3): 573-8. [Медлайн].
Am Rev Respir Dis . 1993 г., 147 (3): 573-8. [Медлайн].
Канг Б., Веллоди Д., Гомбургер Н., Юнгингер Дж. У. Таракан вызывает аллергическую астму. Его специфичность и иммунологический профиль. J Allergy Clin Immunol . 1979 Февраль 63 (2): 80-6. [Медлайн].
Eggleston PA, Ansari AA, Ziemann B, Adkinson NF Jr, Corn M.Исследования профессиональных проблем с лабораторными работниками, страдающими аллергией на крыс. J Allergy Clin Immunol . 1990 июль 86 (1): 63-72. [Медлайн].
Phipatanakul W, Eggleston PA, Wright EC, Wood RA ,. Мышиный аллерген. II. Связь экспозиции мышиного аллергена с сенсибилизацией мышей и заболеваемостью астмой у городских детей с астмой. J Allergy Clin Immunol . 2000 Декабрь 106 (6): 1075-80. [Медлайн].
Matsui EC, Simons E, Rand C, Butz A, Buckley TJ, Breysse P.Аллерген, переносимый мышью в домах детей, страдающих астмой. J Allergy Clin Immunol . 2005 Февраль 115 (2): 358-63. [Медлайн].
Гендо К., Ларсон Е.Б. Доказательные диагностические стратегии для оценки подозрения на аллергический ринит. Энн Интерн Мед. . 2004 17 февраля. 140 (4): 278-89. [Медлайн].
Platts-Mills TA. Избегание аллергенов. J Allergy Clin Immunol . 2004 г., 113 (3): 388-91. [Медлайн].
Морган WJ, Crain EF, Gruchalla RS, O’Connor GT, Kattan M, Evans R 3rd.Результаты воздействия окружающей среды на дому среди городских детей, страдающих астмой. N Engl J Med . 2004, 9 сентября. 351 (11): 1068-80. [Медлайн].
McDonald LG, Тови Э. Роль температуры воды и процедур стирки в сокращении популяций клещей домашней пыли и содержания аллергенов в постельных принадлежностях. J Allergy Clin Immunol . 1992, 90 октября (4, часть 1): 599-608. [Медлайн].
Роль температуры воды и процедур стирки в сокращении популяций клещей домашней пыли и содержания аллергенов в постельных принадлежностях. J Allergy Clin Immunol . 1992, 90 октября (4, часть 1): 599-608. [Медлайн].
Miller JD, Miller A. Десять минут в сушилке для белья убивают всех клещей в одеялах. J Allergy Clin Immunol . 1996. 97: 423.
Korsgaard J. Клещи домашней пыли и абсолютная влажность в помещении. Аллергия . 1983 Февраль 38 (2): 85-92. [Медлайн].
de Blay F, Chapman MD, Platts-Mills TA. Кошачий аллерген, переносимый воздухом (Fel d I). Контроль окружающей среды с кошкой на месте [см. Комментарии]. Am Rev Respir Dis . 1991. 143: 1334.
Вебер RW. Иммунотерапия аллергенами. JAMA .1997 Dec 10. 278 (22): 1881-7. [Медлайн].
Li JT. Иммунотерапия аллергического ринита. Immunol Allergy Clin North Am . 2000. 20: 383.
Leynadier F, Banoun L, Dollois B, Terrier P, Epstein M, Guinnepain MT. Иммунотерапия экстрактом пыльцы пяти трав с адсорбированным фосфатом кальция при сезонном риноконъюнктивите: двойное слепое плацебо-контролируемое исследование. Clin Exp Allergy . 2001 июля 31 (7): 988-96. [Медлайн].
Walker SM, Pajno GB, Lima MT, Wilson DR, Durham SR. Иммунотерапия пыльцой трав при сезонном рините и астме: рандомизированное контролируемое исследование. J Allergy Clin Immunol . 2001 января 107 (1): 87-93. [Медлайн].
Ewbank PA, Murray J, Sanders K, Curran-Everett D, Dreskin S, Nelson HS. Двойное слепое плацебо-контролируемое исследование зависимости реакции от дозы при иммунотерапии с использованием стандартизированного экстракта кошек. J Allergy Clin Immunol . 2003 Янв.111 (1): 155-61. [Медлайн].
J Allergy Clin Immunol . 2003 Янв.111 (1): 155-61. [Медлайн].
Нанда А., О’Коннор М., Ананд М., Дрескин С.К., Чжан Л., Хайнс Б. Дозовая зависимость и динамика иммунологического ответа на введение стандартизированного экстракта кошачьего аллергена. J Allergy Clin Immunol . 2004 декабрь 114 (6): 1339-44. [Медлайн].
Bozek A, Ignasiak B, Filipowska B, Jarzab J. Сублингвальная иммунотерапия от клещей домашней пыли: двойное слепое плацебо-контролируемое исследование у пожилых пациентов с аллергическим ринитом. Clin Exp Allergy . 2013 Февраль 43 (2): 242-8. [Медлайн].
Virchow JC, Backer V, Kuna P, Prieto L, Nolte H, Villesen HH и др. Эффективность таблетки сублингвальной аллергенной иммунотерапии клеща домашней пыли у взрослых с аллергической астмой: рандомизированное клиническое испытание. JAMA . 2016 26 апреля. 315 (16): 1715-25. [Медлайн].
FDA OKs Oralair, Первая иммунотерапия сублингвальной аллергии в США. Medscape. Доступно на http: //www.medscape.com / viewarticle / 822975. Доступ: 4 апреля 2014 г.
Grastek [вкладыш в упаковке]. Станция Уайтхаус, Нью-Джерси: Merck & Co, Inc., апрель 2014 г. Доступно на [Полный текст].
Мэлони Дж., Бернштейн Д.И., Нельсон Х., Кретикос П., Эбер Дж., Нунан М. и др. Эффективность и безопасность таблеток для сублингвальной иммунотерапии на травах, MK-7243: большое рандомизированное контролируемое исследование. Ann Allergy Asthma Immunol . 2014 Февраль 112 (2): 146-153.e2. [Медлайн].
Creticos PS, Esch RE, Couroux P, Gentile D, D’Angelo P, Whitlow B, et al.Рандомизированное двойное слепое плацебо-контролируемое исследование стандартизированной сублингвально-жидкой иммунотерапии амброзией при аллергическом риноконъюнктивите. J Allergy Clin Immunol . 2014 Март 133 (3): 751-8. [Медлайн].
J Allergy Clin Immunol . 2014 Март 133 (3): 751-8. [Медлайн].
Creticos PS, Мэлони Дж., Бернштейн Д.И., Казале Т., Каур А., Фишер Р. и др. Рандомизированное контролируемое исследование таблетки иммунотерапии от аллергии на амброзию у взрослых жителей Северной Америки и Европы. J Allergy Clin Immunol . 2013 май. 131 (5): 1342-9.e6. [Медлайн].
Nolte H, Bernstein D.I, Nelson HS, Kleine-Tebbe J, Sussman GL, Seitzberg D, et al. Эффективность таблеток сублингвальной иммунотерапии против клещей домашней пыли у североамериканских подростков и взрослых в рандомизированном плацебо-контролируемом исследовании. J Allergy Clin Immunol . 2016 декабрь 138 (6): 1631-1638. [Медлайн].
Ди Бона Д., Плайя А., Лето-Бароне М.С., Ла Пиана С., Ди Лоренцо Г. Эффективность подкожной и сублингвальной иммунотерапии аллергенами травы для сезонного аллергического ринита: сравнение на основе метаанализа. J Allergy Clin Immunol . 2012 26 сентября. [Medline].
Chhabra N, Houser SM. Хирургическое лечение аллергического ринита. Otolaryngol Clin North Am . 2011 июн. 44 (3): 779-95, xi. [Медлайн].
Гунхан К., Унлу Х, Ючетюрк А.В., Сонгу М. Интраназальные стероиды или радиочастотная турбинопластика при стойком аллергическом рините: влияние на качество жизни и объективные параметры. Eur Arch Оториноларингол .2011 июн. 268 (6): 845-50. [Медлайн].
Ди Риенцо Бусинко Л., Ди Риенцо Бусинко А., Вентура Л., Лаурино С., Лауриелло М. Турбинопластика с количественным молекулярным резонансом в лечении стойкого умеренно-тяжелого аллергического ринита: сравнительный анализ эффективности. Am J Rhinol Allergy .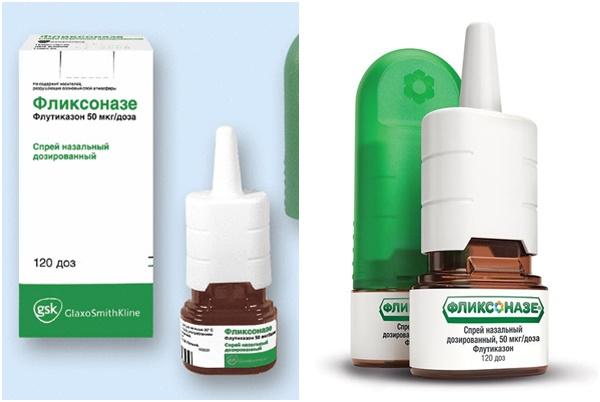 2014 март-апрель. 28 (2): 164-8. [Медлайн].
2014 март-апрель. 28 (2): 164-8. [Медлайн].
Де Корсо Э, Бастанза Дж, Ди Донфранческо В., Гуиди М.Л., Морелли Сбарра Дж., Пассали Г.К. и др. Радиочастотное волюметрическое уменьшение нижней носовой раковины: отдаленные клинические результаты. Acta Otorhinolaryngol Ital . 2016 июн. 36 (3): 199-205. [Медлайн].
Lin HC, Lin PW, Friedman M, Chang HW, Su YY, Chen YJ, et al. Отдаленные результаты радиочастотной турбинопластики при резистентном к медикаментозном лечении аллергическом рините. Arch Otolaryngol Head Neck Surg . 2010 сентябрь 136 (9): 892-5. [Медлайн].
Seidman MD, Gurgel RK, Lin SY, Schwartz SR, Baroody FM, et al. Руководство по клинической практике: Аллергический ринит. Отоларингол Хирургия головы и шеи . 2015 февраль 152 (1 приложение): S1-43. [Медлайн].
Хендерсон Д. Новые рекомендации по аллергическому риниту. Медицинские новости Medscape. Доступно на http://www.medscape.com/viewarticle/839130. Доступ: 9 февраля 2015 г.
Мельцер Э.О. Эффекты эффективности антигистаминных препаратов. J Allergy Clin Immunol . 1990 октябрь 86 (4, часть 2): 613-9. [Медлайн].
Vacchiano C, Moore J, Rice GM, Crawley G.Фексофенадин влияет на когнитивные способности летчиков на уровне земли и на смоделированной высоте. Aviat Space Environ Med . 2008 августа 79 (8): 754-60. [Медлайн].
Новые антигистаминные препараты. Med Lett Drugs Ther . 2001 30 апреля, 43 (1103): 35. [Медлайн].
Де Век А.Л., Дерер Т., Бахре М. Исследование противоаллергической активности азеластина на немедленную и позднюю фазы реакций на аллергены и гистамин с использованием телетермографии.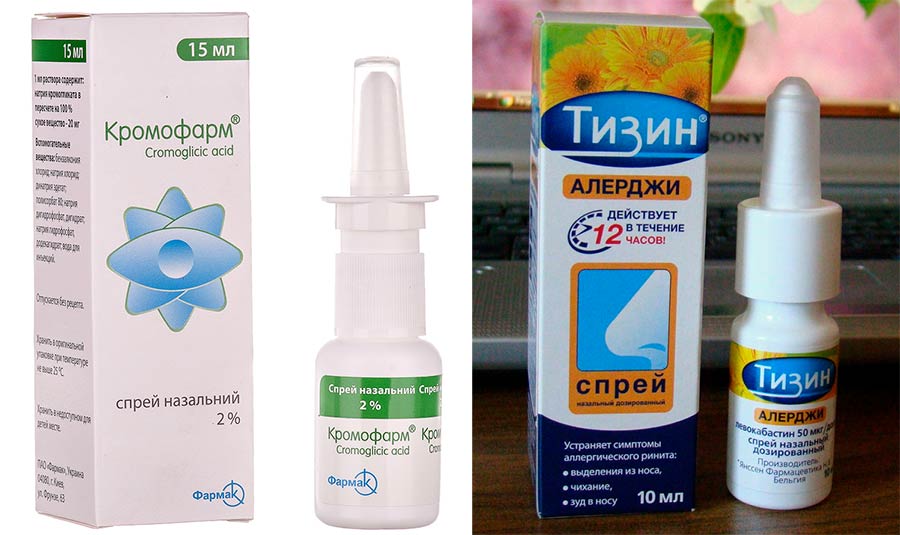 Clin Exp Allergy . 2000, 30 февраля (2): 283-7. [Медлайн].
Clin Exp Allergy . 2000, 30 февраля (2): 283-7. [Медлайн].
Ли Т.А., Пикард А.С. Мета-анализ назального спрея азеластин для лечения аллергического ринита. Фармакотерапия . 2007 июн. 27 (6): 852-9. [Медлайн].
Бергер В., Хампель Ф. младший, Бернштейн Дж., Шах С., Сакс Н., Мельцер Е.О. Влияние назального спрея азеластина на симптомы и качество жизни по сравнению с пероральными таблетками цетиризина у пациентов с сезонным аллергическим ринитом. Ann Allergy Asthma Immunol . 2006 сентябрь 97 (3): 375-81. [Медлайн].
Червинский П., Филип Дж., Депутат Мэлис, Дж. Барделас, Наяк А., Маршал Дж. Л.. Монтелукаст для лечения осеннего аллергического ринита: влияние воздействия пыльцы в 3 исследованиях. Ann Allergy Asthma Immunol . 2004 Март 92 (3): 367-73. [Медлайн].
Perry TT, Corren J, Philip G, Kim EH, Conover-Walker MK, Malice MP. Защитный эффект монтелукаста на реакцию нижних и верхних дыхательных путей на кратковременное воздействие кошачьих аллергенов. Ann Allergy Asthma Immunol . 2004 ноябрь 93 (5): 431-8. [Медлайн].
Патель П., Филип Дж., Янг В. и др. Рандомизированное двойное слепое плацебо-контролируемое исследование монтелукаста для лечения хронического аллергического ринита. Ann Allergy Asthma Immunol . 2005 декабрь 95 (6): 551-7. [Медлайн].
Nayak A, Лэнгдон, РБ. Монтелукаст в лечении аллергического ринита: научно обоснованный обзор. Наркотики . 2007. 67 (6): 887-901.[Медлайн].
Gengo FM, Manning C. Обзор эффектов антигистаминных препаратов на психические процессы, связанные с вождением автомобиля. J Allergy Clin Immunol . 1990 декабрь 86 (6, часть 2): 1034-9. [Медлайн].
J Allergy Clin Immunol . 1990 декабрь 86 (6, часть 2): 1034-9. [Медлайн].
Verster JC, Volkerts ER. Антигистаминные препараты и способность управлять автомобилем: данные исследований вождения в условиях обычного движения. Ann Allergy Asthma Immunol . 2004 Mar.92 (3): 294-303; викторина 303-5, 355. [Medline].
O’Hanlon JF, Ramaekers JG.Влияние антигистаминных препаратов на фактические ходовые качества в стандартном тесте: краткое изложение опыта Нидерландов, 1989-94 гг. Аллергия . 1995 Март 50 (3): 234-42. [Медлайн].
Ray WA, Thapa PB, Shorr RI. Лекарства и старший водитель. Клиника Гериатр Мед . 1993 Май. 9 (2): 413-38. [Медлайн].
Cimbura G, Lucas DM, Bennett RC, Warren RA, Simpson HM. Заболеваемость и токсикологические аспекты наркотиков обнаружены у 484 водителей и пешеходов, получивших смертельные травмы в Онтарио. Судебная медицина . 1982, 27 октября (4): 855-67. [Медлайн].
van Bavel J, Findlay SR, Hampel FC Jr, Martin BG, Ratner P, Field E. Интраназальный прием флутиказона пропионата более эффективен, чем таблетки терфенадина при сезонном аллергическом рините. Arch Intern Med . 1994 12-26 декабря. 154 (23): 2699-704. [Медлайн].
Welsh PW, Stricker WE, Chu CP, Naessens JM, Reese ME, Reed CE. Эффективность назального раствора беклометазона, флунизолида и кромолина в облегчении симптомов аллергии на амброзию. Mayo Clin Proc . 1987 Февраль 62 (2): 125-34. [Медлайн].
Kaszuba SM, Baroody FM, deTineo M, Haney L, Blair C, Naclerio RM. Превосходство интраназального кортикостероида по сравнению с пероральным антигистаминным препаратом при лечении сезонного аллергического ринита по мере необходимости. Arch Intern Med . 2001 26 ноября. 161 (21): 2581-7. [Медлайн].
Arch Intern Med . 2001 26 ноября. 161 (21): 2581-7. [Медлайн].
Rak S, Heinrich C, Jacobsen L, Scheynius A, Venge P. Двойное слепое сравнительное исследование эффектов короткой предсезонной специфической иммунотерапии и местных стероидов у пациентов с аллергическим риноконъюнктивитом и астмой. J Allergy Clin Immunol . 2001 декабрь 108 (6): 921-8. [Медлайн].
Pullerits T, Praks L, Ristioja V, Lotvall J. Сравнение назального глюкокортикоида, антилейкотриена и комбинации антилейкотриена и антигистамина при лечении сезонного аллергического ринита. J Allergy Clin Immunol . 2002 июн.109 (6): 949-55. [Медлайн].
Brooks M. FDA OKs OTC Triamcinolone (Nasacort) Назальный спрей. Medscape [сериал онлайн].Доступно на http://www.medscape.com/viewarticle/812522. Доступ: 21 октября 2013 г.
Норрис А.А., Элтон Е.В. Транспорт хлоридов и действие кромогликата натрия и недокромила натрия при астме. Clin Exp Allergy . 1996 26 марта (3): 250-3. [Медлайн].
Дикевич М.С., Уоллес Д.В., Баруди Ф., Бернштейн Дж., Крейг Т. и др. Лечение сезонного аллергического ринита: обновленное руководство 2017 г., основанное на фактических данных. Ann Allergy Asthma Immunol .2 ноября 2017 г. [Medline].
Мельцер Э.О. Распространенность и медицинские и экономические последствия аллергического ринита в США. J Allergy Clin Immunol . 1997, июнь 99 (6, часть 2): S805-28. [Медлайн].
Brown T. FDA OKs Oralair, первая сублингвальная иммунотерапия от аллергии в США. Медицинские новости Medscape . 2 апреля 2014 г. [Полный текст].
Brown T. FDA разрешает сублингвальный Grastek для лечения аллергии на пыльцу тимофеевки.Медицинские новости Medscape. Доступно на http://www.medscape.com/viewarticle/823627. Доступ: 22 апреля 2014 г.
Onrust SV, Lamb HM. Мометазона фуроат. Обзор его интраназального применения при аллергическом рините. Наркотики . 1998 Октябрь 56 (4): 725-45. [Медлайн].
Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США. FDA одобрило первый сублингвальный экстракт аллергена для лечения некоторых аллергий на пыльцу трав [пресс-релиз]. 2 апреля 2014 г. Доступно по адресу http: // www.fda.gov/NewsEvents/Newsroom/PressAnnouncements/ucm391458.htm. Доступ: 7 апреля 2014 г.
Lin SY, Nnacheta LC. Американская академия отоларингологии — Фонд хирургии головы и шеи (AAO-HNSF) опубликует свое последнее «Руководство по клинической практике: аллергический ринит (АР) в феврале 2015 года». Am J Rhinol Allergy . 2015 янв-фев. 29 (1): 82. [Медлайн].
Что такое хронический аллергический ринит?
Многолетний аллергический ринит — это хроническое аллергическое заболевание, которое не проходит в течение года и вызывает заложенность носа и насморк.Вам может казаться, что у вас постоянная простуда, которая не проходит.
Пылевые клещи являются наиболее частой причиной круглогодичного аллергического ринита, но могут быть вызваны любой аллергией, которая присутствует круглый год. Другие наиболее частые причины — кошки и собаки.
Библиотека научных фотографий / Getty ImagesРаспространенность
Фактическая распространенность круглогодичного аллергического ринита может быть занижена, так как это состояние часто невозможно диагностировать. В детстве мальчики чаще, чем девочки, страдают круглогодичным аллергическим ринитом, однако во взрослом возрасте гендерные различия, как правило, исчезают.
Хотя распространенность варьируется в зависимости от исследования, некоторые исследования показывают, что она может быть довольно высокой (до 23 процентов населения).
Вы также можете обнаружить, что у вас есть другие заболевания, если вы страдаете круглогодичным аллергическим ринитом. Астма — одна из самых распространенных проблем, с которыми вы можете столкнуться. Эти другие заболевания часто могут сосуществовать с круглогодичным аллергическим ринитом:
Если не диагностировать или не лечить хронический аллергический ринит, он может привести к другим состояниям, таким как хронический синусит или аномальные разрастания, такие как полипы в носовых полостях или пазухах.
Симптомы
Воспаление носа — отличительный симптом хронического аллергического ринита. У вас могут быть некоторые или сочетание следующих симптомов:
- Перегрузка
- Зуд
- Заложенность или заложенность носа
- Насморк
Если ваше состояние прогрессировало до синусита или роста аномальных тканей, вы также можете испытывать следующие симптомы:
- Неприятный запах изо рта
- Снижение обоняния
- Боль или ощущение полноты в лице
- Усталость
- Выделения из носа с неприятным запахом или необычного цвета
- Головные боли
- Постназальный капельница
- Зубная боль
Диагностика
Многолетний аллергический ринит может быть диагностирован лечащим врачом, но лучше всего его может диагностировать врач, специализирующийся на заболеваниях уха, носа и горла (отоларинголог).
Ваш врач расскажет вам о вашей истории болезни и спросит о симптомах, которые вы испытываете. Вас также могут спросить о вещах, которые, по вашему мнению, могут вызвать ваши симптомы, а также о медицинской истории вашей семьи.
За этим может последовать медицинский осмотр, в частности, ваши уши, нос и горло будут проверены на наличие таких состояний, как искривление перегородки или жидкость в ушах.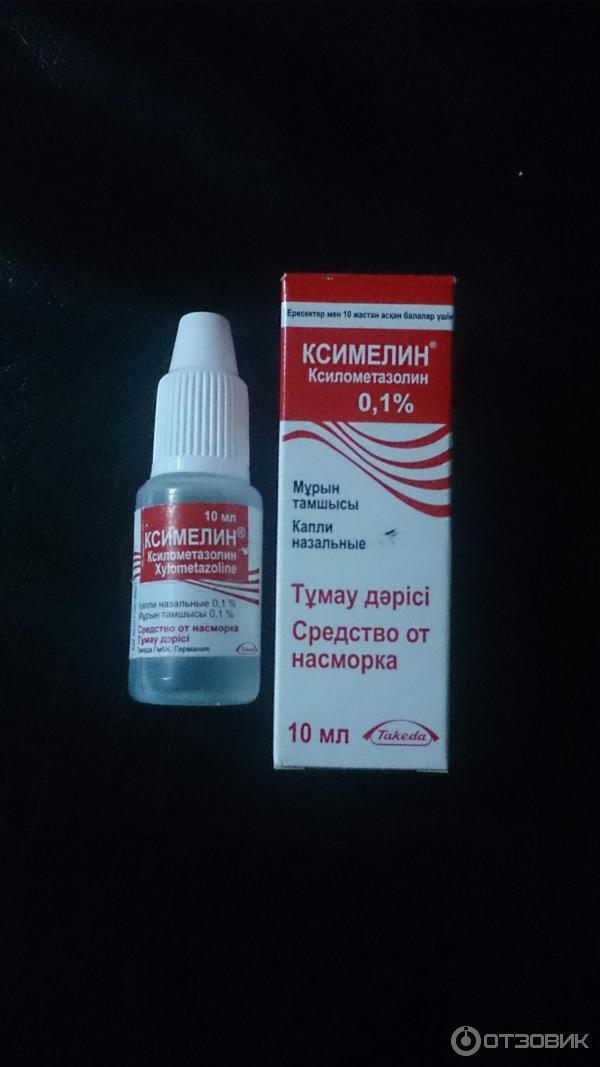 Если после вашего анамнеза и медицинского осмотра ваш врач подозревает постоянный аллергический ринит, могут быть назначены некоторые из следующих диагностических тестов:
Если после вашего анамнеза и медицинского осмотра ваш врач подозревает постоянный аллергический ринит, могут быть назначены некоторые из следующих диагностических тестов:
- Анализ крови или кожи для диагностики специфической аллергии
- КТ или МРТ для поиска хронического синусита, полипов носа и т. Д…
Лечение
Существует несколько вариантов лечения хронического аллергического ринита. Если была выявлена конкретная аллергия, отказ от вещества, на которое у вас аллергия, может помочь справиться с симптомами.
Возможно, вы захотите поработать над уменьшением распространенности аллергенов в вашем доме. Для этого вы можете попробовать:
- Добавление осушителя (если у вас аллергия на пылевых клещей)
- Регулярная уборка жилых помещений и чистка пылесосом
- Избавьтесь от домашних животных или ограничьте им доступ в спальни
- Периодическая глубокая чистка ковров, чистка паром или химчистка или, еще лучше, замена ковра другим типом напольного покрытия
Если вы не можете удалить аллергены из дома или окружающей среды, лекарства или иммунотерапия могут быть вариантами лечения аллергии.Лекарства, обычно используемые для контроля симптомов аллергии, включают следующие антигистаминные препараты:
- Цетиризина гидрохлорид
- Дифенгидрамин
- Фексофенадин
- Лоратадин
Хотя эти лекарства продаются без рецепта, их следует использовать только под наблюдением врача.
Убедитесь, что ваш врач или фармацевт знает все лекарства, которые вы принимаете, чтобы избежать взаимодействия, и проинформируйте их о возможных аллергических реакциях на лекарства.Известно, что старые антигистаминные препараты, такие как дифенгидрамин, вызывают сонливость.
Иммунотерапия или уколы от аллергии могут быть вариантом для некоторых людей с круглогодичным аллергическим ринитом. Иммунотерапия — это вариант долгосрочного лечения, при котором вам дают небольшое количество вещества, на которое у вас аллергия, и постепенно увеличивают дозу, которую вы вводите со временем.
Это может изменить иммунный ответ вашего организма на это вещество. Он не доступен для всех типов аллергии и может потребовать много времени, поскольку, по крайней мере, первая доза и, как правило, последующие дозы необходимо вводить под наблюдением врача.
Уколы от аллергии, как правило, не используются у детей младше 5 лет. Ваша реакция на уколы от аллергии может варьироваться и варьироваться от полного излечения ваших симптомов до полного отсутствия реакции. В целом исследования показывают, что это лечение является полезным и рентабельным.
Помимо антигистаминных препаратов для контроля аллергии, для контроля симптомов могут использоваться и другие лекарства. Многие из этих лекарств отпускаются без рецепта и могут включать в себя противоотечные средства и назальные спреи.В дополнение к антигистаминным препаратам часто используются интраназальные стероиды.
Противоотечные назальные спреи могут быть связаны с состоянием, которое называется рикошетом (также называемым зависимостью от назальных спреев), если они используются более трех дней. Некоторые назальные спреи, отпускаемые по рецепту, с меньшей вероятностью вызывают заложенность носа. Поговорите со своим врачом о заложенности носа и о возможных вариантах назальных деконгестантов.
Орошение носа с помощью нети-пота может помочь контролировать симптомы в носу, включая заложенность носа.Увлажнитель также может быть полезен при заторах, однако, если у вас аллергия на пылевых клещей, вы должны знать, что высокий уровень влажности может увеличить количество пылевых клещей в вашей среде.
Если ваше состояние прогрессировало до хронического синусита или если у вас есть структурные аномалии, такие как искривление перегородки или полипы носа, может потребоваться дополнительное лечение.
Хотя для лечения хронического синусита иногда используются антибиотики, это состояние часто требует хирургического вмешательства.Это особенно верно, если у вас искривленная перегородка, увеличенные носовые раковины или полипы носа.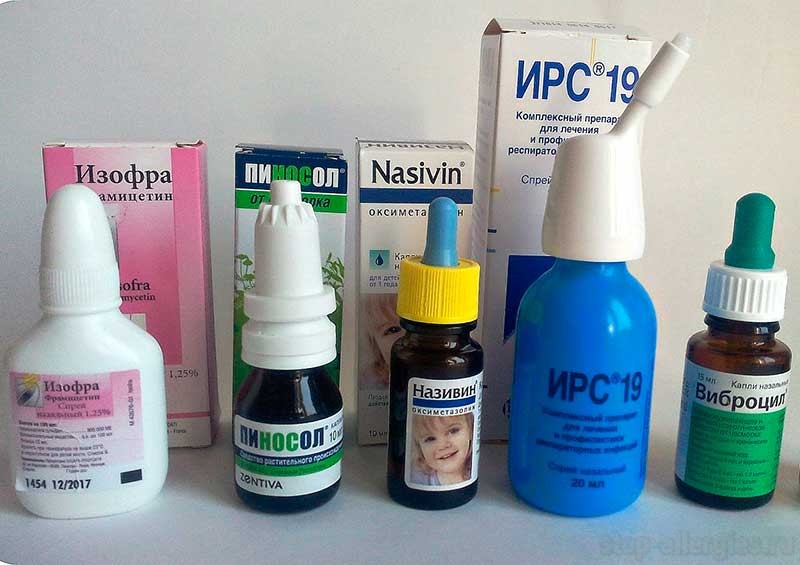 Хирургия носовых пазух широко распространена в США и обычно проводится эндоскопически в условиях хирургического вмешательства в один день.
Хирургия носовых пазух широко распространена в США и обычно проводится эндоскопически в условиях хирургического вмешательства в один день.
Слово от Verywell
Многолетний аллергический ринит — это хроническое заболевание, которое при отсутствии лечения может вызвать множество побочных эффектов. Первым шагом в вашем лечении должно стать устранение аллергенов из вашего дома.
Если вам все еще не удается избавиться от аллергии, то описанные выше методы лечения могут быть очень полезны для уменьшения ваших симптомов.
Что такое ринит? — Центр астмы и аллергии Каролины
Ринит: неаллергический и аллергический ринит
Что такое ринит?
Ринит, который часто называют носовой аллергией, возникает при вдыхании аллергенов. Это может вызвать зуд в носу, чихание, выделения и заложенность носа, а также зуд неба или ушей. Есть два типа ринита: аллергический и неаллергический.
Треть больных ринитом не страдает аллергией.Неаллергический ринит обычно наблюдается у взрослых и проявляется в течение всего года. Если ваш врач придет к выводу, что ваши симптомы не являются результатом аллергии или другой проблемы с носовыми пазухами, у вас может быть неаллергический ринит.
Аллергический ринит, известный большинству как сенная лихорадка, является очень распространенной медицинской проблемой, от которой страдают более 15 процентов населения, как взрослых, так и детей.
Что такое аллергический ринит?
Аллергический ринит бывает двух разных форм: сезонный и многолетний.Симптомы сезонного аллергического ринита возникают весной, летом и / или ранней осенью и обычно вызваны аллергической чувствительностью к пыльце деревьев, трав или сорняков или к спорам плесени, переносимым по воздуху.
Аллергический ринит часто усиливается весной и осенью, когда уровень пыльцы высок. Иммунная система реагирует на аллергены высвобождением химических медиаторов и гистамина. Это приводит к таким симптомам, как чихание, заложенность носа и зуд в глазах.
Другие люди круглый год испытывают симптомы заболевания, называемого «круглогодичным аллергическим ринитом».Обычно это вызвано чувствительностью к домашней пыли, клещам домашней пыли, шерсти животных и / или спорам плесени. Скрытая или скрытая пищевая аллергия считается возможной причиной хронических назальных симптомов.
Некоторые люди могут страдать обоими типами ринита, при этом постоянные симптомы ухудшаются в определенные сезоны пыльцы. Как будет показано ниже, есть и другие причины ринита.
Что вызывает ринит?
Аллергический ринит вызывается аллергенами. Аллергены включают, помимо прочего, пыльцу, плесень, пыль и шерсть животных.Когда человек с аллергическим ринитом вдыхает аллерген, его тело реагирует, выделяя химические вещества, которые вызывают симптомы аллергии. Аллергический ринит может варьироваться в зависимости от времени года, поскольку погода влияет на количество пыльцы в воздухе. Например, в жаркие и засушливые дни в воздухе будет больше пыльцы и аллергенов. В прохладные влажные дни аллергены и пыльца смываются с землей.
Когда кровеносные сосуды в носу расширяются, слизистая оболочка носа наполняется кровью и жидкостью, что приводит к неаллергическому риниту.Неаллергические реакции могут быть вызваны изменениями погоды, инфекциями, определенными продуктами / напитками и гормональными изменениями.
Каковы симптомы ринита?
Симптомы аллергического ринита варьируются от человека к человеку, поэтому важно записаться на прием к сертифицированному аллергологу, чтобы разработать лучший план лечения. Симптомы ринита включают:
- Чихание
- Post Назальная капля
- Слезотечение, зуд в глазах
- Головная боль
- Усталость
Как диагностируется ринит?
Когда вы записываетесь на прием к врачу или аллергологу, он или она проведет медицинский осмотр и задаст вопросы о ваших симптомах.Если симптомы серьезны, может быть проведен кожный анализ или анализ крови на аллергию.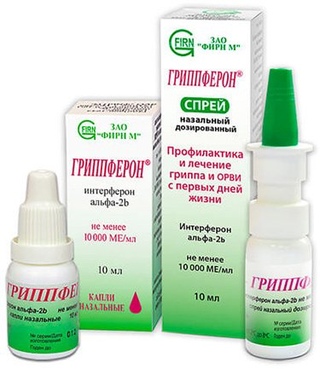
Как лечится ринит?
Ваш врач может назначить антигистаминные препараты, чтобы уменьшить симптомы аллергического ринита. Лекарства от аллергии обычно наиболее эффективны, если их начать до того, как пыльца окажется в воздухе и появятся симптомы. Иммунотерапия (уколы от аллергии) может помочь обеспечить долгосрочное облегчение людям, страдающим аллергическим ринитом. Важно обсудить с врачом наиболее подходящий для вас вариант лечения.
Ринит — BSACI
Ринит означает воспаление слизистой оболочки носа. Клинически ринит определяется как симптомы насморка, зуда, чихания и заложенности носа (заложенности носа). Распространенными причинами ринита являются аллергии, которые могут быть сезонными («сенная лихорадка») или происходить круглый год (например, аллергия на клещей домашней пыли, кошек, собак и плесень). Другая распространенная причина — инфекции, которые могут быть острыми или хроническими. Ринит (вызванный аллергическими или другими причинами) является фактором риска развития астмы.Ринит также связан с средним отитом с выпотом и синуситом, который по праву следует называть риносинуситом, поскольку воспаление пазух почти всегда затрагивает и носовые ходы.
Аллергический ринит очень распространен, поражая каждого четвертого жителя Великобритании. Как и другие аллергические расстройства (астма, атопический дерматит), ринит гораздо чаще встречается в западных обществах; распространенность ринита продолжает расти во многих странах.
Члены семьи, врачи и даже сами больные часто игнорируют аллергический ринит или считают его несущественным, вероятно, потому, что рецидивирующие простудные заболевания являются обычным явлением, особенно у маленьких детей.Это большая ошибка, поскольку ринит не только снижает качество жизни, но и ухудшает сон, снижает успеваемость в школе и посещаемость на работе. Было показано, что у детей-аллергиков больше инфекций и больше проблем с этими инфекциями.
Дети-астматики, заболевшие простудой, в 20 раз чаще попадают в больницу из-за астмы, если у них аллергия и они подвергаются воздействию высоких уровней провоцирующих их аллергенов. Адекватное лечение основного аллергического заболевания помогает уменьшить эти проблемы.Аллергический ринит сам по себе может быть первым проявлением аллергического заболевания, например как сенная лихорадка у подростков или взрослых. Ринит может прогрессировать до стойких симптомов, что приводит к заложенности носа, которая влияет на соседние структуры, такие как пазухи, горло, среднее ухо и бронхи. Это требует надлежащего обследования и лечения у специалиста по ЛОР или аллергии.
Адекватное лечение основного аллергического заболевания помогает уменьшить эти проблемы.Аллергический ринит сам по себе может быть первым проявлением аллергического заболевания, например как сенная лихорадка у подростков или взрослых. Ринит может прогрессировать до стойких симптомов, что приводит к заложенности носа, которая влияет на соседние структуры, такие как пазухи, горло, среднее ухо и бронхи. Это требует надлежащего обследования и лечения у специалиста по ЛОР или аллергии.
Диагноз основан на получении адекватного подробного анамнеза и дополнении его осмотром и, при необходимости, специальными тестами на аллергию.Время появления симптомов в зависимости от возможного воздействия аллергена имеет первостепенное значение.
Лечение аллергического ринита
Подразделяется на 4 категории:
1. Избегание аллергенов и раздражителей . Ринит обычно вызывается ингаляционными аллергенами и очень редко — пищей. Некоторые аллергены, например, домашних животных, можно избежать; другие, такие как пыльца, являются более сложными, хотя отдых за границей или на море в разгар соответствующего сезона может помочь. Клещей домашней пыли трудно избежать в достаточной мере для уменьшения симптомов, но некоторые пациенты находят пользу от аллергеностойких покрытий для кроватей, особенно если такие меры сочетаются с тщательной очисткой, избеганием, где это возможно, мягкой мебели и тяжелых занавесок, а также использование твердых напольных покрытий.Однако в контролируемых клинических испытаниях такие меры по предотвращению клещей в настоящее время не имеют доказанной ценности. Избегание раздражителей, таких как дым, также помогает уменьшить симптомы. Простое промывание носа солевым раствором может быть очень успокаивающим. Этого можно достичь, добавив половину чайной ложки соли, половину чайной ложки гидрокарбоната соды (разрыхлитель) на пол-литра теплой воды, осторожно вдохнув раствор с ладони. Кроме того, соляные спреи и соляные умывальники по индивидуальному заказу недороги и доступны в крупных аптеках.
2. Медикаментозная терапия. Сенная лихорадка легкой или средней степени тяжести поддается лечению антигистаминными препаратами, но очень важно послушаться совета фармацевтов и выбрать неседативные антигистаминные препараты, в противном случае очень вероятно, что у людей, которые не чувствуют сонливости и которые страдают, могут ухудшиться успеваемость за рулем, на работе и в школе. явно не сонный. Более проблемный и стойкий ринит лучше лечить с помощью местного назального кортикостероида, вводимого в виде спрея, или, в случае сопутствующего синусита и / или носовых полипов, с помощью кортикостероидных назальных капель.Новые назальные кортикостероидные спреи не абсорбируются и могут очень безопасно применяться у взрослых и детей.
Избегание направления спрея на носовую перегородку (перегородку в середине носа) и использование носового устройства без яростного вдыхания спрея в заднюю часть глотки обеспечивает оптимальное преимущество. Облегчение симптомов происходит не сразу, и лечение может занять несколько дней, неделю или две, прежде чем лечение будет полностью эффективным. Могут потребоваться комбинации методов лечения — другие потенциально полезные методы лечения включают таблетки против лейкотриена (Singulair), хромоны (Intal, Nedocromil) и ипратропиум (Rhinatec).
3. Иммунотерапия (десенсибилизация) . Иммунотерапия включает постепенное увеличение количества аллергенов, к которым больной чувствителен, чтобы вызвать толерантность к аллергенам, которая может длиться годами после прекращения лечения. Иммунотерапия предназначена для пациентов с одним или двумя основными проблемными аллергенами и без хронической астмы, которые не контролируются указанными выше мерами. Инъекционная (подкожная) или иммунотерапия под язык (сублингвальная) обычно проводится регулярно в течение 3 лет.Этот вид лечения должен быть назначен только специалистами по аллергии.
Сублингвальную иммунотерапию после введения первой дозы под наблюдением специалиста можно проводить каждый день дома. Сублингвальные реакции очень легкие, в основном включают местный зуд и отек во рту и горле, и кратковременные, продолжительностью 1-2 недели или меньше. Следует ожидать местных побочных эффектов, которые обычно проявляются при первой дозе, которую следует вводить под наблюдением. Побочные эффекты от инъекционной иммунотерапии могут иногда быть более серьезными, поэтому инъекции должны проводиться в присутствии обученного врача в условиях, где есть возможности для немедленной реанимации. доступный.Предсезонное лечение эффективно при сезонной аллергии, но пока не ясно, дает ли предсезонное применение долгосрочную пользу, как это наблюдалось для инъекционного пути при регулярном использовании круглый год в течение 3 лет.
Сублингвальные реакции очень легкие, в основном включают местный зуд и отек во рту и горле, и кратковременные, продолжительностью 1-2 недели или меньше. Следует ожидать местных побочных эффектов, которые обычно проявляются при первой дозе, которую следует вводить под наблюдением. Побочные эффекты от инъекционной иммунотерапии могут иногда быть более серьезными, поэтому инъекции должны проводиться в присутствии обученного врача в условиях, где есть возможности для немедленной реанимации. доступный.Предсезонное лечение эффективно при сезонной аллергии, но пока не ясно, дает ли предсезонное применение долгосрочную пользу, как это наблюдалось для инъекционного пути при регулярном использовании круглый год в течение 3 лет.
4. Хирургия. Хирургическое вмешательство требуется при рините очень редко. Иногда требуется хирургическое вмешательство с уменьшением носовых раковин или без него, чтобы обеспечить доступ к носу для более эффективного использования спреев или открыть носовые пазухи у пациентов, недостаточно восприимчивых к медикаментозному лечению из-за структурных проблем.
Что вызывает сезонную аллергию глаз и носа и как ее лечить?
Схема лечения аллергии (pdf)
Лечение аллергического ринита (pdf)
Сезонная аллергия
Сезонная аллергия или «сенная лихорадка» — это заболевание, проявляющееся в чихании, насморке и заложенности носа, зуде в глазах и горле, зуде и хлопании в ушах и кашле в ответ на сезонное воздействие пыльцы (деревья, травы, сорняки) или плесени. Все виды аллергии могут влиять на качество сна и мешать взрослым и детям функционировать в течение дня.Аллергия является результатом неправильной работы иммунной системы. Обычно, когда люди вдыхают пыльцу и плесень, у них не должно быть никаких симптомов. Когда люди страдают аллергией, их иммунная система реагирует ненормально, так что воздействие этих веществ вызывает вышеупомянутые симптомы. Сезонная аллергия может возникнуть в любое время жизни и может улучшаться или ухудшаться в течение всей жизни. Примерно 20-30% населения страдает аллергией. Аллергия может привести к некоторым другим заболеваниям, включая хронические инфекции ушей или носовых пазух, кашель и астму.
Примерно 20-30% населения страдает аллергией. Аллергия может привести к некоторым другим заболеваниям, включая хронические инфекции ушей или носовых пазух, кашель и астму.
Круглогодичная аллергия
У некоторых людей круглый год бывает аллергия, называемая «круглогодичной аллергией». Они возникают в результате хронического воздействия круглогодичных аллергенов, включая пылевых клещей, животных, тараканов и некоторых плесневых грибов. Симптомы аналогичны сезонной аллергии и включают насморк и заложенность носа, постназальное выделение, зуд и раздражение глаз, откашливание горла и кашель. Все виды аллергии могут влиять на качество сна и мешать взрослым и детям функционировать в течение дня.Аллергия может привести к некоторым другим заболеваниям, включая хронические инфекции ушей или носовых пазух, кашель и астму. Как и сезонная аллергия, многолетняя аллергия может возникнуть в любое время в течение жизни.
Глазная аллергия
До 20% населения могут иметь глазные симптомы в связи с их аллергией. Симптомы включают зуд и покраснение глаз, слезотечение и иногда образование корок. У людей также могут появиться отеки вокруг глаз и потемнение под глазами (так называемые аллергические блестящие средства).Дискомфорт в глазах может сопровождаться и другими заболеваниями, включая конъюнктивит, вызванный инфекцией («розовый глаз»), сухость глаз, блефарит («перхоть век»). Ваш врач может помочь разобраться с этим, но все эти состояния можно вылечить. Лечение глазной аллергии или «аллергического конъюнктивита» включает избегание вещества, вызывающего аллергию, наложение холодных компрессов на область вокруг глаз, частое использование охлажденных искусственных слез в течение дня, уменьшение ношения контактных линз и прием лекарств.Есть как безрецептурные, так и рецептурные глазные капли, которые можно использовать для уменьшения симптомов. Помимо безрецептурных антигистаминных таблеток, а в некоторых случаях также можно использовать назначаемые назальные стероиды и назальные антигистаминные препараты.
Другие причины заложенности носа
Сочетание некоторых или всех следующих симптомов: насморк, чихание, заложенность носа и зуд, называются «ринитом». Ринит может возникнуть по разным причинам. Эти причины включают неаллергический или вазомоторный ринит, ринит, вызванный простудой или инфекцией носовых пазух, ринит, вызванный беременностью или приемом определенных лекарств, и ринит, вызванный изменениями анатомии носовых пазух и носа.
Вазомоторный ринит имеет симптомы, которые очень похожи на симптомы аллергии на нос (насморк, заложенность носа, постназальные выделения и давление в пазухах), но причина симптомов другая. Симптомы у людей с вазомоторным ринитом могут быть вызваны физическими факторами, такими как перепады температуры, изменения влажности, резкие запахи, загрязнение воздуха и дым. Иногда нет четкого триггера. Вазомоторный ринит часто называют «носовой мигренью», и на самом деле у некоторых людей мигрень ассоциирована с головными болями.Хотя от вазомоторного ринита нет лекарств, есть много лекарств, которые помогают с симптомами, включая назальные стероидные и назальные антигистаминные спреи, орошение носовых пазух солевым раствором и в некоторых случаях назальный спрей с бромидом ипатроприя.
Иногда ринит может вызвать беременность и даже лекарства. Чаще всего виноваты безрецептурные назальные, а иногда и пероральные противозастойные средства. Люди часто злоупотребляют назальными противоотечными спреями (общий ингредиент этих спреев называется оксиметазолин).Многодневное регулярное использование приводит к повторной закупорке носа по мере того, как действие лекарства прекращается, что затем побуждает людей использовать больше спрея. Когда люди доходят до этого момента, их называют «зависимыми от назального спрея». Следующие лекарства также связаны с симптомами ринита: лекарства от высокого кровяного давления (обычно из класса, называемого альфа-блокаторами, бета-блокаторами и блокаторами кальциевых каналов), некоторые антидепрессанты, препараты для лечения эректильной дисфункции и гормоны, такие как эстрогены и прогестероны.


 Они могут длиться от 4 до 8 недель. Пыльца вызывает сезонный аллергический ринит. Это также называется сенной лихорадкой.
Они могут длиться от 4 до 8 недель. Пыльца вызывает сезонный аллергический ринит. Это также называется сенной лихорадкой.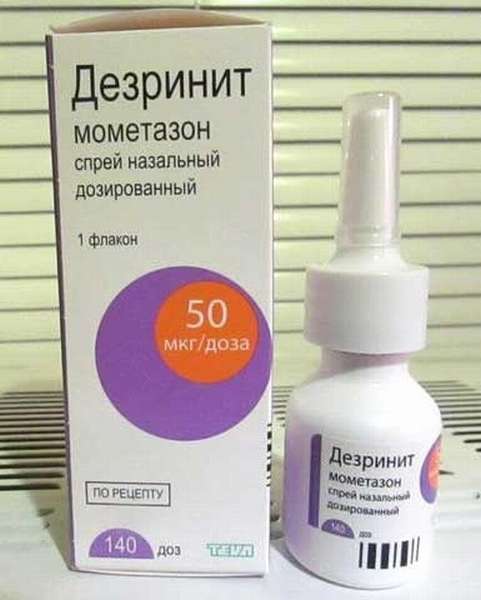
 Это случается примерно у 15% детей.
Это случается примерно у 15% детей.
 Рецепт не требуется.
Рецепт не требуется.
 Чаще всего они выявляются у взрослых, но не исключено их развитие и в детском возрасте.
Чаще всего они выявляются у взрослых, но не исключено их развитие и в детском возрасте.

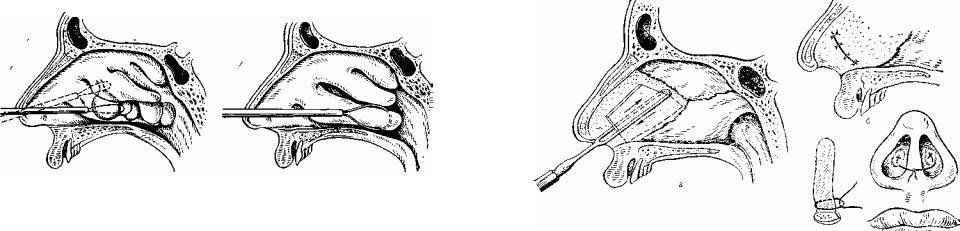 Поэтому операция по удалению полипа со временем становится наиболее результативным методом лечения.
Поэтому операция по удалению полипа со временем становится наиболее результативным методом лечения.
 Располагающиеся в полипозных разрастаниях сосуды более хрупкие по сравнению с сосудистыми сплетениями нормальной слизистой оболочки, они легче травмируются.
Располагающиеся в полипозных разрастаниях сосуды более хрупкие по сравнению с сосудистыми сплетениями нормальной слизистой оболочки, они легче травмируются.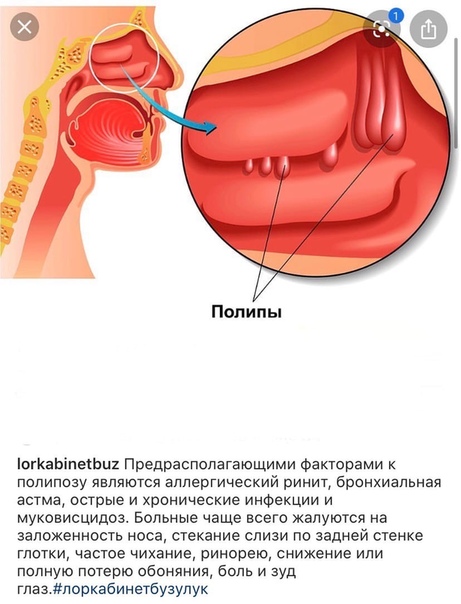

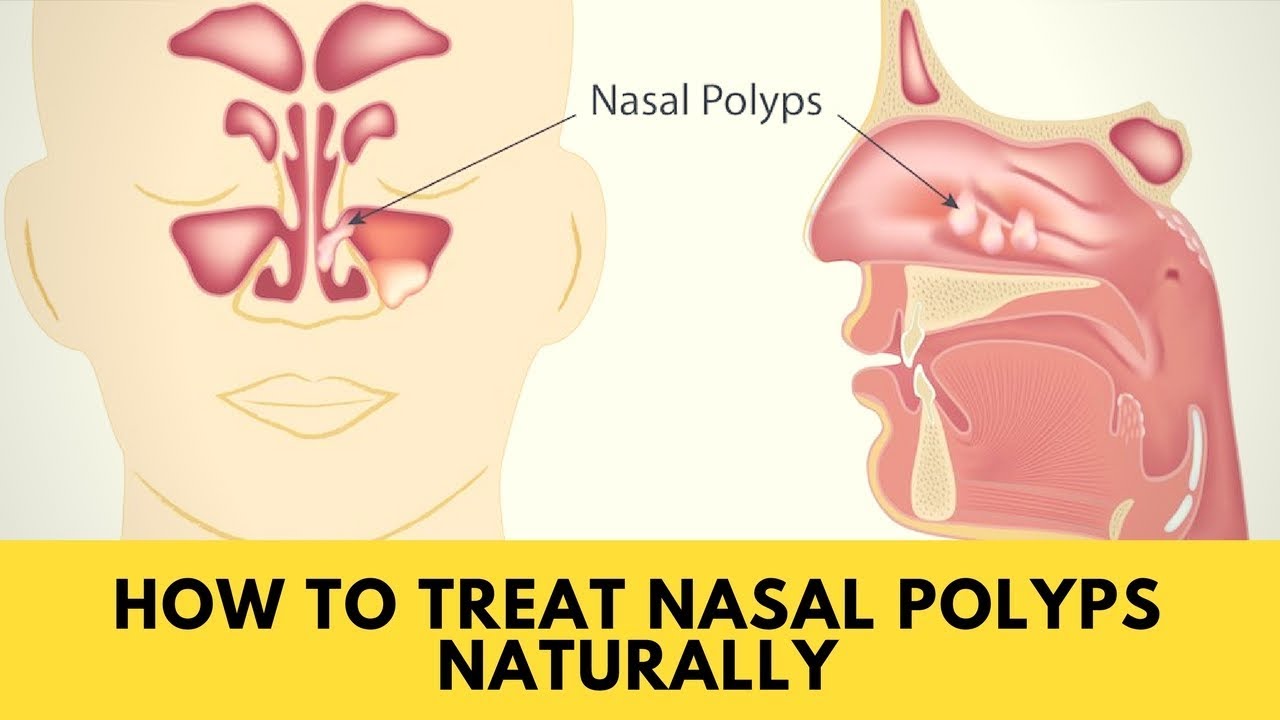 Эндоскопическая полипотомия позволяет малотравматичным путем удалять даже полипы, расположенные в синусах, под носовыми раковинами и в других труднодоступных участках полости носа.
Эндоскопическая полипотомия позволяет малотравматичным путем удалять даже полипы, расположенные в синусах, под носовыми раковинами и в других труднодоступных участках полости носа.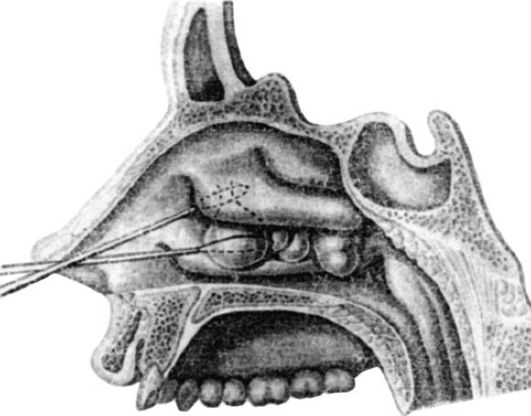 Желательно ограничить действие раздражающих факторов: острых специй, пряностей, сильных запахов. Следует отказаться и от употребления алкоголя, ведь его сосудорасширяющий эффект может стать причиной осложнений.
Желательно ограничить действие раздражающих факторов: острых специй, пряностей, сильных запахов. Следует отказаться и от употребления алкоголя, ведь его сосудорасширяющий эффект может стать причиной осложнений.
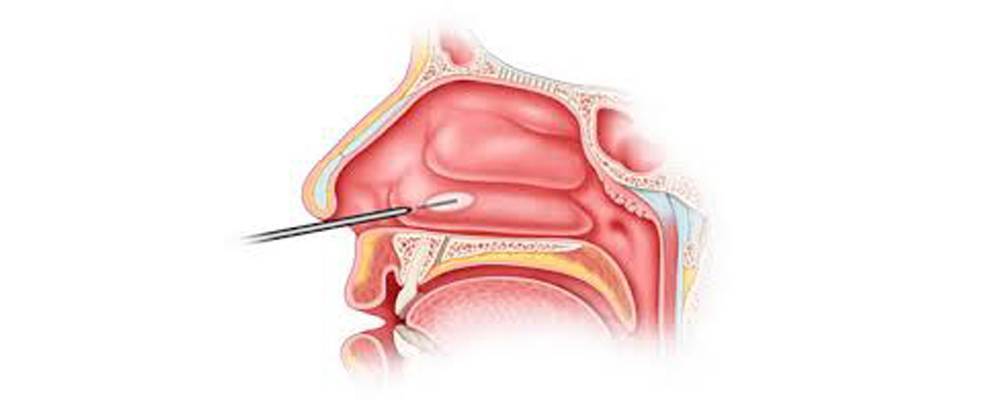 Санкт-Петербург специализируется на диагностике и грамотном лечении различных ЛОР-заболеваний. Мы имеем все необходимые сертификаты и оборудование, применяем только проверенные рекомендованные терапевтические схемы и эффективные операции.
Санкт-Петербург специализируется на диагностике и грамотном лечении различных ЛОР-заболеваний. Мы имеем все необходимые сертификаты и оборудование, применяем только проверенные рекомендованные терапевтические схемы и эффективные операции.
 Подобные лазерные операции безопасны для пациента, хорошо переносятся, позволяют быстро восстановить носовое дыхание, дают малый процент рецидивов.
Подобные лазерные операции безопасны для пациента, хорошо переносятся, позволяют быстро восстановить носовое дыхание, дают малый процент рецидивов.
 Не лишней также будет установка в доме очистителя воздуха.
Не лишней также будет установка в доме очистителя воздуха.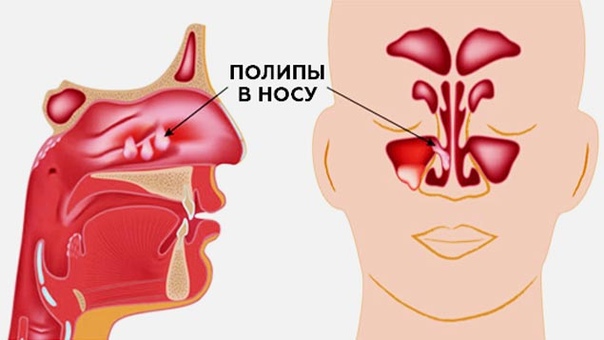 Удаление полипов из носа производили одним способом, буквально выдирая их из здоровой слизистой оболочки с помощью проволочной петли. Процедура была крайне болезненной, кровавой и требовала длительной реабилитации. На несколько дней в нос вставляли тугие тампоны, из-за чего человек не мог нормально ни есть, ни спать. К тому же операция давала очень высокие показатели рецидивов: повторять страшные манипуляции приходилось чуть ли не каждые полгода.
Удаление полипов из носа производили одним способом, буквально выдирая их из здоровой слизистой оболочки с помощью проволочной петли. Процедура была крайне болезненной, кровавой и требовала длительной реабилитации. На несколько дней в нос вставляли тугие тампоны, из-за чего человек не мог нормально ни есть, ни спать. К тому же операция давала очень высокие показатели рецидивов: повторять страшные манипуляции приходилось чуть ли не каждые полгода.
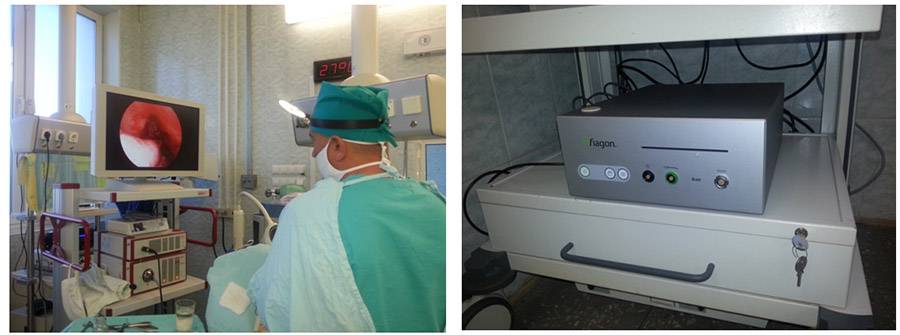 Отслеживая по нему свои действия, хирург воздействует на полип лазерным лучом. Из полипа при этом полностью испаряется вода, и он уменьшается в объеме. Оставшуюся «оболочку» легко извлекают.
Отслеживая по нему свои действия, хирург воздействует на полип лазерным лучом. Из полипа при этом полностью испаряется вода, и он уменьшается в объеме. Оставшуюся «оболочку» легко извлекают.
 Чтобы проблема не возникла снова, отоларинголог обязательно рекомендует использовать кортикостероидные спреи. Эти средства хорошо препятствуют повторному разрастанию слизистой. Пугаться гормонального состава не стоит: назальные средства действуют только в дыхательных путях, не оказывая влияния на остальной организм.
Чтобы проблема не возникла снова, отоларинголог обязательно рекомендует использовать кортикостероидные спреи. Эти средства хорошо препятствуют повторному разрастанию слизистой. Пугаться гормонального состава не стоит: назальные средства действуют только в дыхательных путях, не оказывая влияния на остальной организм.
 Заболевание сопровождается частыми рецидивами и практически не вылечивается.
Заболевание сопровождается частыми рецидивами и практически не вылечивается.
 Разрастаясь, клетки могут привести к появлению новообразований или полипов.
Разрастаясь, клетки могут привести к появлению новообразований или полипов.
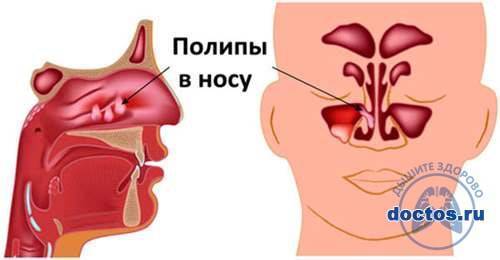


 Вышеуказанные особенности препарата позволяют с высокой эффективностью использовать его у пациентов с непереносимостью антибиотиков.
Вышеуказанные особенности препарата позволяют с высокой эффективностью использовать его у пациентов с непереносимостью антибиотиков. Системные побочные эффекты, антибиотикорезистентность — вот далеко не весь перечень негативных факторов, сопряженных с бесконтрольным применением антибиотиков. Оптимальным выбором в таких случаях может являться стрепсилс. Его штатные «клиенты» — традиционные возбудители ОРЗ: золотистый стафилококк, синегнойная палочка, пиогенный стрептококк. Как показали лабораторные исследования, фармакологический эффект стрепсилса развивался быстрее по сравнению с другими аналогичными безрецептурными препаратами. Стрепсилс можно использовать самостоятельно без врачебного назначения, причем, не только взрослым, но и детям в возрасте от 5 лет. По общим рекомендациям препарат следует принимать по одной таблетке каждые 2-3 часа. Максимальное количество принятых за день таблеток не должно превышать 8. Если симптомы ОРЗ не ослабевают после 3-4 дней медикаментозной терапии, необходимо в обязательном порядке посетить врача. Стрепсилс хорошо сочетается с различными жаропонижающими и обезболивающими препаратами.
Системные побочные эффекты, антибиотикорезистентность — вот далеко не весь перечень негативных факторов, сопряженных с бесконтрольным применением антибиотиков. Оптимальным выбором в таких случаях может являться стрепсилс. Его штатные «клиенты» — традиционные возбудители ОРЗ: золотистый стафилококк, синегнойная палочка, пиогенный стрептококк. Как показали лабораторные исследования, фармакологический эффект стрепсилса развивался быстрее по сравнению с другими аналогичными безрецептурными препаратами. Стрепсилс можно использовать самостоятельно без врачебного назначения, причем, не только взрослым, но и детям в возрасте от 5 лет. По общим рекомендациям препарат следует принимать по одной таблетке каждые 2-3 часа. Максимальное количество принятых за день таблеток не должно превышать 8. Если симптомы ОРЗ не ослабевают после 3-4 дней медикаментозной терапии, необходимо в обязательном порядке посетить врача. Стрепсилс хорошо сочетается с различными жаропонижающими и обезболивающими препаратами. Высокая эффективность и безопасность препарата позволяет считать его препаратом выбора при лечении таких заболеваний, как фарингит, глоссит, стоматит (в т.ч. афтозный), гингивит.
Высокая эффективность и безопасность препарата позволяет считать его препаратом выбора при лечении таких заболеваний, как фарингит, глоссит, стоматит (в т.ч. афтозный), гингивит.


 препарата. Максимальная суточная доза — 8 таб.
препарата. Максимальная суточная доза — 8 таб. 60 мг, спирт 2,4-дихлорбензиловый — 1.20 мг, вспомогательные вещества: кислота винная, левоментол, масло аниса звездчатого, масло мяты перечной, Понсо 4R (E 124), Азорубин Эдикол (Е 122), сахароза жидкая (67 %), глюкоза жидкая (80 %), вода очищенная.
60 мг, спирт 2,4-дихлорбензиловый — 1.20 мг, вспомогательные вещества: кислота винная, левоментол, масло аниса звездчатого, масло мяты перечной, Понсо 4R (E 124), Азорубин Эдикол (Е 122), сахароза жидкая (67 %), глюкоза жидкая (80 %), вода очищенная. Амилметакрезол – производное фенола, антисептик, обладает противомикробной активностью. Механизм действия 2,4-дихлорбензилового спирта и амилметакрезола связан с коагуляцией белков микробных и грибковых клеток, а также с взаимодействием с липидами клеточных мембран, что определяет эффективность против возбудителей. Активные компоненты препарата вызывает местный антисептический и местноанестезирующий эффект. Препарат устраняет симптомы раздражения слизистых оболочек верхних дыхательных путей и полости рта, ощущение инородного тела, першения, саднения в глотке; оказывает деконгестивное действие на слизистую оболочку, уменьшает заложенность носа, смягчает раздражение и боль в горле. Препарат активен в отношении широкого спектра граммположительных и граммотрицательных микроорганизмов: большинства штаммов стафилококка (S. epidermidis, S. pyogenes, S. aureus, S. salivarius), стрептококков групп А, С и D, Diplococcus pneumoniae, Pseudomonas aerogenosa, Klebsiella aerogenes, Haemophilus influenzae, Proteus spp.
Амилметакрезол – производное фенола, антисептик, обладает противомикробной активностью. Механизм действия 2,4-дихлорбензилового спирта и амилметакрезола связан с коагуляцией белков микробных и грибковых клеток, а также с взаимодействием с липидами клеточных мембран, что определяет эффективность против возбудителей. Активные компоненты препарата вызывает местный антисептический и местноанестезирующий эффект. Препарат устраняет симптомы раздражения слизистых оболочек верхних дыхательных путей и полости рта, ощущение инородного тела, першения, саднения в глотке; оказывает деконгестивное действие на слизистую оболочку, уменьшает заложенность носа, смягчает раздражение и боль в горле. Препарат активен в отношении широкого спектра граммположительных и граммотрицательных микроорганизмов: большинства штаммов стафилококка (S. epidermidis, S. pyogenes, S. aureus, S. salivarius), стрептококков групп А, С и D, Diplococcus pneumoniae, Pseudomonas aerogenosa, Klebsiella aerogenes, Haemophilus influenzae, Proteus spp. , Aerobacter aerogenes, Aerobacter cloacae и др., а также обладает антимикотическим действием в отношении дрожжеподобных грибов Candida albicans.
, Aerobacter aerogenes, Aerobacter cloacae и др., а также обладает антимикотическим действием в отношении дрожжеподобных грибов Candida albicans. Больные сахарным диабетом должны учитывать, что таблетка содержит 2,6 г сахара. Беременность и период лактации Данные по безопасности применения препарата в период беременности и кормления грудью отсутствуют, поэтому применение препарата возможно, учитывая отношение польза/риск. Особенности влияния лекарственного средства на способность управлять транспортом и другими потенциально опасными механизмами Не влияет
Больные сахарным диабетом должны учитывать, что таблетка содержит 2,6 г сахара. Беременность и период лактации Данные по безопасности применения препарата в период беременности и кормления грудью отсутствуют, поэтому применение препарата возможно, учитывая отношение польза/риск. Особенности влияния лекарственного средства на способность управлять транспортом и другими потенциально опасными механизмами Не влияет
 Если его не удалить, бактериальный налет может вызвать кровоточивость и опухание десен — симптомы гингивита. Без своевременного лечения это может привести к более серьезным проблемам с деснами. Срочно обратитесь к стоматологу.
Если его не удалить, бактериальный налет может вызвать кровоточивость и опухание десен — симптомы гингивита. Без своевременного лечения это может привести к более серьезным проблемам с деснами. Срочно обратитесь к стоматологу. Чтобы избежать этого, не употребляйте подобной пищи или напитков.
Чтобы избежать этого, не употребляйте подобной пищи или напитков. Одним из таких заболеваний является «сухость во рту» или «ксеростомия», которая возникает, когда нарушается приток слюны в полость рта. Неприятный запах изо рта появляется потому, что есть недостаток слюны, которая увлажняет полость рта и помогает смыть бактерии, являющиеся причиной галитоза.
Одним из таких заболеваний является «сухость во рту» или «ксеростомия», которая возникает, когда нарушается приток слюны в полость рта. Неприятный запах изо рта появляется потому, что есть недостаток слюны, которая увлажняет полость рта и помогает смыть бактерии, являющиеся причиной галитоза.




 Помните: раствор должен быть теплым, ни в коем случае нельзя полоскать полость рта горячим раствором, это чревато ожогом.
Помните: раствор должен быть теплым, ни в коем случае нельзя полоскать полость рта горячим раствором, это чревато ожогом. Людям с заболеваниями пародонта — с мягкой, тем, кто склонен к образованию большого количества мягкого налета — с жесткой, но только при условии крепкой эмали, отсутствии повышенной чувствительности зубов. Средняя подходит для всех остальных. Менять зубную щетку нужно раз в 1–3 месяца;
Людям с заболеваниями пародонта — с мягкой, тем, кто склонен к образованию большого количества мягкого налета — с жесткой, но только при условии крепкой эмали, отсутствии повышенной чувствительности зубов. Средняя подходит для всех остальных. Менять зубную щетку нужно раз в 1–3 месяца; Исследователи в статье, опубликованной на интернет-сайте ScienceDaily, подтверждают, что бактерии, которые являются наиболее распространенным возбудителем язвенной болезни желудка и известны под именем Helicobacter pylori (H. pylori), способны вызывать и неприятный запах изо рта. К счастью, антибиотики представляют собой эффективный метод борьбы с такими бактериями.
Исследователи в статье, опубликованной на интернет-сайте ScienceDaily, подтверждают, что бактерии, которые являются наиболее распространенным возбудителем язвенной болезни желудка и известны под именем Helicobacter pylori (H. pylori), способны вызывать и неприятный запах изо рта. К счастью, антибиотики представляют собой эффективный метод борьбы с такими бактериями. Хотя вы можете пройти анализ на содержание серы, обычно стоматолог проводит оценку по пробе на запах. Если неприятный запах подтверждается, пройдите осмотр на наличие кариозных полостей и заболеваний десен – лечение таких заболеваний часто устраняет неприятный запах изо рта.
Хотя вы можете пройти анализ на содержание серы, обычно стоматолог проводит оценку по пробе на запах. Если неприятный запах подтверждается, пройдите осмотр на наличие кариозных полостей и заболеваний десен – лечение таких заболеваний часто устраняет неприятный запах изо рта. Не стоит вынуждать себя жить с неприятным запахом изо рта, вызванным такими нарушениями.
Не стоит вынуждать себя жить с неприятным запахом изо рта, вызванным такими нарушениями.


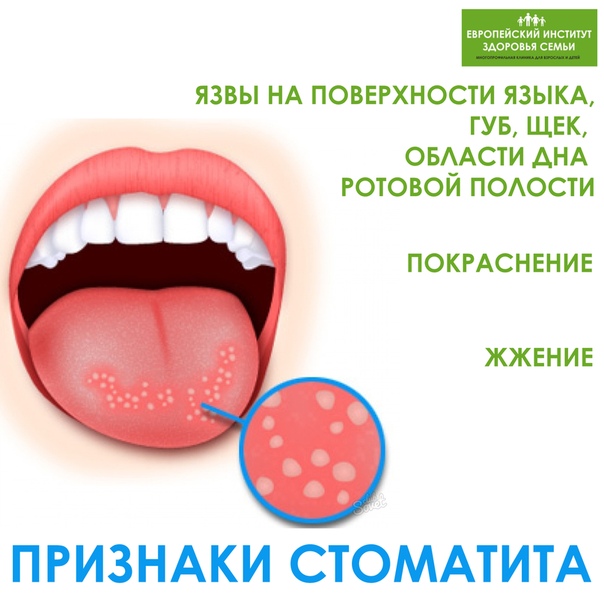
 ..
..


 К органам не поступает кислород и развивается полиорганная недостаточность. Поэтому так важно следить за течением заболевания и в случае ухудшения обращаться к врачу.
К органам не поступает кислород и развивается полиорганная недостаточность. Поэтому так важно следить за течением заболевания и в случае ухудшения обращаться к врачу.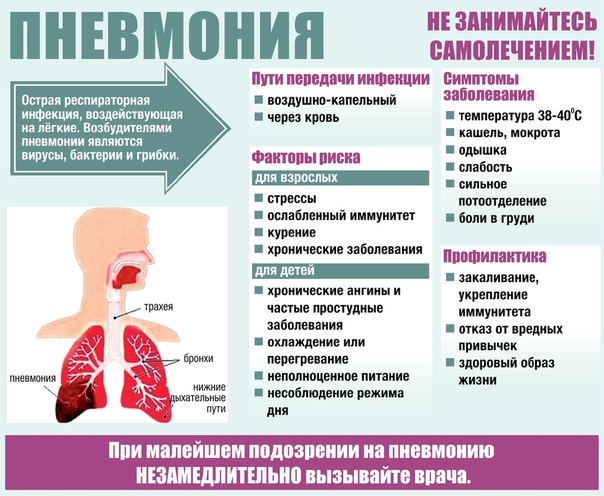 Именно аутоантителообразование служит причиной нереспираторных проявлений микоплазменной инфекции.
Именно аутоантителообразование служит причиной нереспираторных проявлений микоплазменной инфекции. В острых случаях симптомы интоксикации возникают в первые сутки заболевания, при постепенном развитии — только на 7-12 день.
В острых случаях симптомы интоксикации возникают в первые сутки заболевания, при постепенном развитии — только на 7-12 день. Но я всегда думала, что это болезнь, которая случается зимой. Почему вдруг он заболел в сентябре, после поездки к морю?
Но я всегда думала, что это болезнь, которая случается зимой. Почему вдруг он заболел в сентябре, после поездки к морю? Врач предупредил, чтобы мы регулярно делали с ней дыхательную гимнастику, чтобы уберечься от пневмонии. Поможет?
Врач предупредил, чтобы мы регулярно делали с ней дыхательную гимнастику, чтобы уберечься от пневмонии. Поможет? Но остатки воспаления легких врачи отмечают у больных и через 3 месяца, и через 6 месяцев, и даже спустя год.
Но остатки воспаления легких врачи отмечают у больных и через 3 месяца, и через 6 месяцев, и даже спустя год.
 Пневмонии относятся к числу наиболее распространенных заболеваний внутренних органов. Значение пневмоний определяется еще и тем обстоятельством, что они нередко выступают в качестве непосредственной причины смерти больных, страдающих онкологическими заболеваниями, пациентов с тяжелой сердечной недостаточностью, нарушением мозгового кровообращения и вообще лиц пожилого возраста. Пневмония, вызванная простейшими, является одной из основных непосредственных, причин смерти больных со СПИДом.
Пневмонии относятся к числу наиболее распространенных заболеваний внутренних органов. Значение пневмоний определяется еще и тем обстоятельством, что они нередко выступают в качестве непосредственной причины смерти больных, страдающих онкологическими заболеваниями, пациентов с тяжелой сердечной недостаточностью, нарушением мозгового кровообращения и вообще лиц пожилого возраста. Пневмония, вызванная простейшими, является одной из основных непосредственных, причин смерти больных со СПИДом. Среди полного здоровья внезапно появляется озноб, отмечается повышение температуры тела до 39—40 °С. Быстро присоединяются колющие боли в грудной клетке, головная боль, небольшой сухой кашель, общая слабость. При поражении диафрагмальной плевры боли могут иррадиировать в различные области живота, имитируя картину острого аппендицита, острого холецистита, прободной язвы желудка или острого панкреатита .К концу первых суток болезни или на второй день кашель усиливается, появляется мокрота с примесью крови («ржавая»). Общее состояние больных становится тяжелым. При осмотре часто обнаруживается румянец на щеках, больше выраженный на стороне поражения, отмечаются герпетические высыпания на губах и в области носа, участие в дыхании крыльев носа, цианоз носогубного треугольника.Дыхание становится поверхностным, его частота достигает 30—40 в минуту, определяется тахикардия до 100—120 в минуту.
Среди полного здоровья внезапно появляется озноб, отмечается повышение температуры тела до 39—40 °С. Быстро присоединяются колющие боли в грудной клетке, головная боль, небольшой сухой кашель, общая слабость. При поражении диафрагмальной плевры боли могут иррадиировать в различные области живота, имитируя картину острого аппендицита, острого холецистита, прободной язвы желудка или острого панкреатита .К концу первых суток болезни или на второй день кашель усиливается, появляется мокрота с примесью крови («ржавая»). Общее состояние больных становится тяжелым. При осмотре часто обнаруживается румянец на щеках, больше выраженный на стороне поражения, отмечаются герпетические высыпания на губах и в области носа, участие в дыхании крыльев носа, цианоз носогубного треугольника.Дыхание становится поверхностным, его частота достигает 30—40 в минуту, определяется тахикардия до 100—120 в минуту.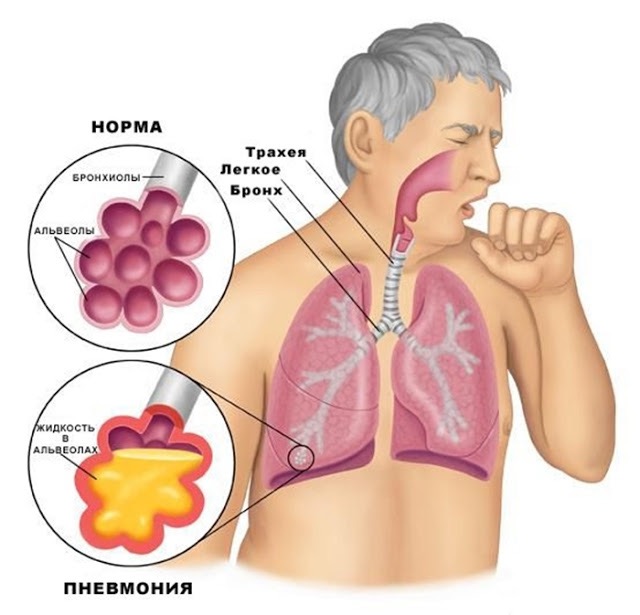
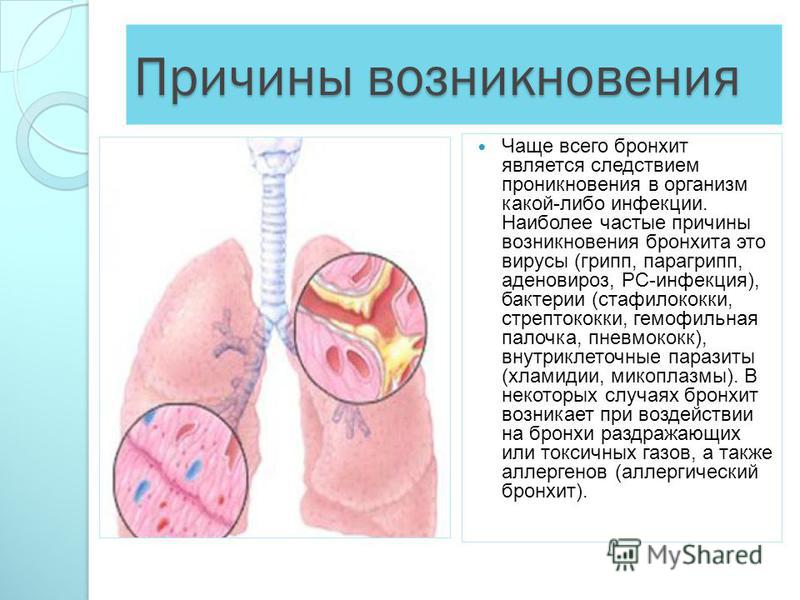
 При других видах пневмонии симптомы могут быть менее выраженными. При сухом раздражающем кашле, головной боли, мышечных болях, высокой температуре следует обратиться к врачу.
При других видах пневмонии симптомы могут быть менее выраженными. При сухом раздражающем кашле, головной боли, мышечных болях, высокой температуре следует обратиться к врачу. Оно развивается на фоне инфекционных заболевании дыхательных путей и легких (например, коклюша, кори, гриппа), а также онкологических заболеваний (например, лейкоза).
Оно развивается на фоне инфекционных заболевании дыхательных путей и легких (например, коклюша, кори, гриппа), а также онкологических заболеваний (например, лейкоза).  Распространение инфекции приводит к развитию пневмонии. Симптомы — головная боль, лихорадка, боль в мышцах, кашель с мокротой. С вирусной пневмонией госпитализируют пожилых людей старше 65 лет и детей до 4 месяцев. При лечении применяются антибиотики и противовирусные лекарственные препараты.
Распространение инфекции приводит к развитию пневмонии. Симптомы — головная боль, лихорадка, боль в мышцах, кашель с мокротой. С вирусной пневмонией госпитализируют пожилых людей старше 65 лет и детей до 4 месяцев. При лечении применяются антибиотики и противовирусные лекарственные препараты.

 Им следует обратиться к врачу, если у них появятся какие-либо новые или ухудшающиеся симптомы, чтобы узнать, можно ли применять антибиотики.
Им следует обратиться к врачу, если у них появятся какие-либо новые или ухудшающиеся симптомы, чтобы узнать, можно ли применять антибиотики.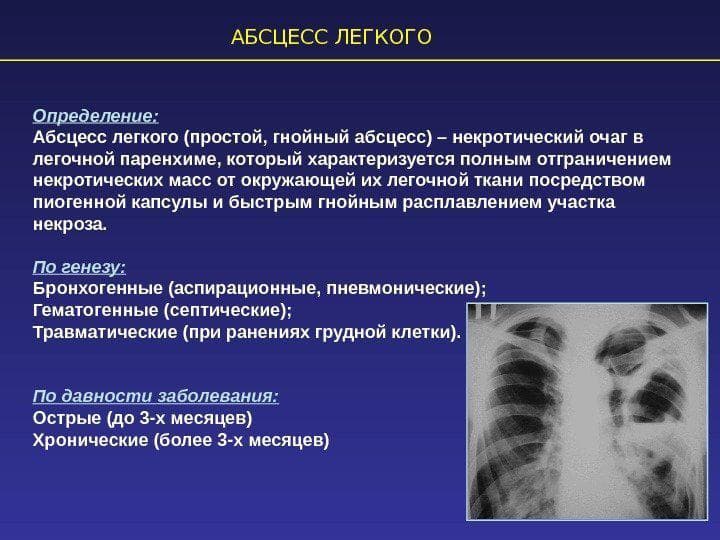 Родители и опекуны должны вакцинировать своих детей и подумать о том, чтобы попросить посетителей к непривитым детям сделать прививку от коклюша.
Родители и опекуны должны вакцинировать своих детей и подумать о том, чтобы попросить посетителей к непривитым детям сделать прививку от коклюша.
 Обычно он передается при вдыхании аэрозолей, которые его содержат, и вспышки болезни связаны с воздействием гидромассажных ванн, душевых, фонтанов и градирен.
Обычно он передается при вдыхании аэрозолей, которые его содержат, и вспышки болезни связаны с воздействием гидромассажных ванн, душевых, фонтанов и градирен.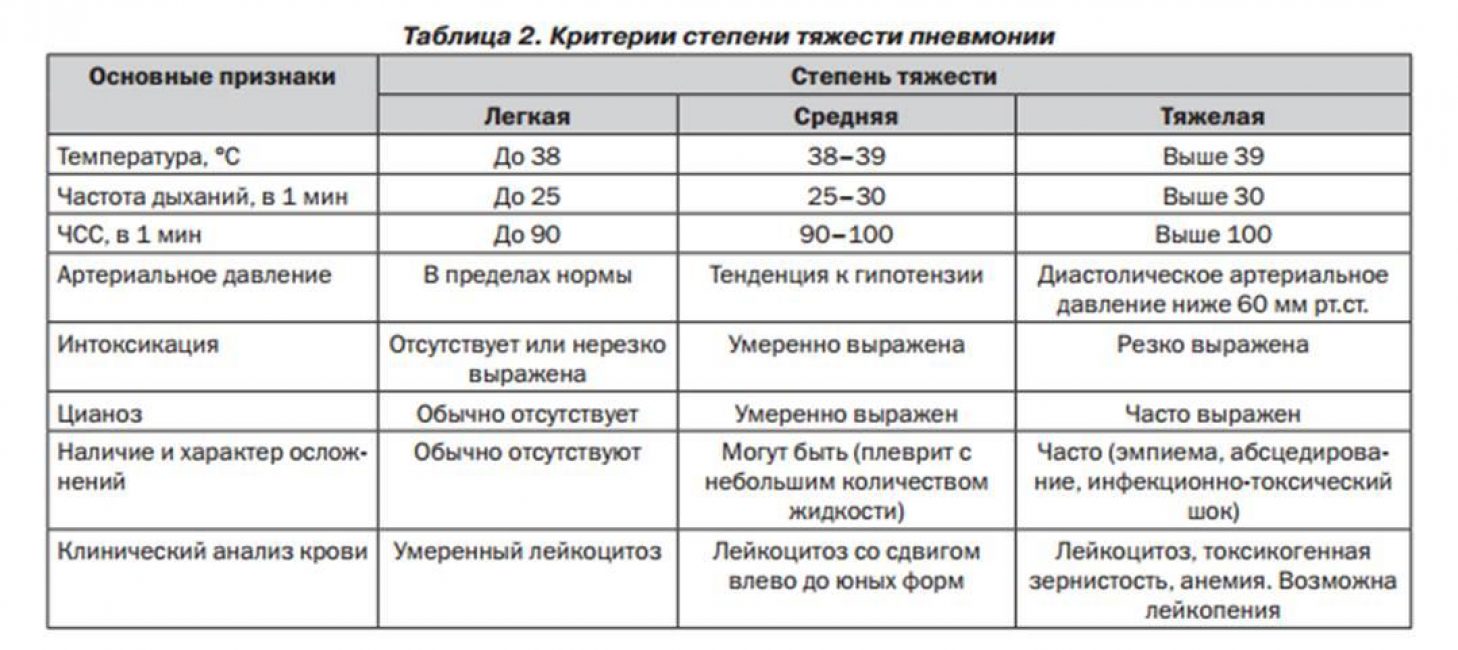
 Многие люди даже не догадываются, что кусок еды попал «не по той трубе». Эта проблема чаще встречается у пожилых людей, у которых чаще возникают проблемы с глотанием.Риск пневмонии из-за аспирации под наркозом также является причиной того, что пациентов просят не есть и не пить перед операцией.
Многие люди даже не догадываются, что кусок еды попал «не по той трубе». Эта проблема чаще встречается у пожилых людей, у которых чаще возникают проблемы с глотанием.Риск пневмонии из-за аспирации под наркозом также является причиной того, что пациентов просят не есть и не пить перед операцией.

 Симптомы обычно более легкие, чем при бактериальной пневмонии, и организм обычно может бороться с ними в течение 1–3 недель.
Симптомы обычно более легкие, чем при бактериальной пневмонии, и организм обычно может бороться с ними в течение 1–3 недель. Это более вероятно, если у вас есть другие проблемы со здоровьем, такие как заболевание печени или высокое кровяное давление. Он может распространиться на другие органы, что может привести к их отключению. Анализ крови может определить, есть ли он у вас, и обычно его лечат сильнодействующими антибиотиками, которые вводятся прямо в вену на руке или руке.
Это более вероятно, если у вас есть другие проблемы со здоровьем, такие как заболевание печени или высокое кровяное давление. Он может распространиться на другие органы, что может привести к их отключению. Анализ крови может определить, есть ли он у вас, и обычно его лечат сильнодействующими антибиотиками, которые вводятся прямо в вену на руке или руке. Как правило, провокационным моментом этого состояния является головная боль. При выраженном сужении сосуда, питающего головной мозг, возникает хроническая недостаточность кровоснабжения головного мозга. Исход ее — инсульт. Инсульт является вторым по частоте «убийцей» людей.
Как правило, провокационным моментом этого состояния является головная боль. При выраженном сужении сосуда, питающего головной мозг, возникает хроническая недостаточность кровоснабжения головного мозга. Исход ее — инсульт. Инсульт является вторым по частоте «убийцей» людей.

/GettyImages-623683581-579a41215f9b589aa927a515.jpg) Важны не только чётко сформулированные вопросы врача, но и откровенные ответы больного, помогающие определить истинную природу заболевания.
Важны не только чётко сформулированные вопросы врача, но и откровенные ответы больного, помогающие определить истинную природу заболевания. Какие именно антидепрессанты назначить – это уже прерогатива врача-невролога, наблюдающего конкретного больного.
Какие именно антидепрессанты назначить – это уже прерогатива врача-невролога, наблюдающего конкретного больного. Односторонняя головная боль пульсирующего характера – это классика. Но может болеть и вся голова или сначала одна её половина, потом другая. У 5-7 человек из ста, страдающих мигренью, приступу предшествует его предвестник – зрительная аура, когда перед глазами мерцают пятна или человек перестаёт видеть справа либо слева. Обычно она длится около получаса, хотя не исключена и пролонгированная. Также при мигрени бывает продрома в виде гиперчувствительности к запахам: булгаковского Понтия Пилата, вспомним, чуть не сутки преследовал запах розового масла.
Односторонняя головная боль пульсирующего характера – это классика. Но может болеть и вся голова или сначала одна её половина, потом другая. У 5-7 человек из ста, страдающих мигренью, приступу предшествует его предвестник – зрительная аура, когда перед глазами мерцают пятна или человек перестаёт видеть справа либо слева. Обычно она длится около получаса, хотя не исключена и пролонгированная. Также при мигрени бывает продрома в виде гиперчувствительности к запахам: булгаковского Понтия Пилата, вспомним, чуть не сутки преследовал запах розового масла. По классификации выделяют 2 вида головной боли: первичные и вторичные.
По классификации выделяют 2 вида головной боли: первичные и вторичные. Для этого типа характерны болезненные ощущения в лобной и околоносовой части лица.
Для этого типа характерны болезненные ощущения в лобной и околоносовой части лица.  Приступы начинаются при наклоне головы вперед, если неровно сесть. Появляется сильный шум в голове, закладывает уши, впечатление что на горле шарф, начинает болеть затылок и шея если наклонить или повернуть пытаюсь. Приступ отпускает (не сразу) если начинаю интенсивно массировать шейные позвонки. Начала пить галидор. Через пять дней приема, голова перестала болеть, приступы возникают только если сильно наклонить голову и подержать в течении минуты. К Какому врачу порекомендуете записаться? Кто может диагностировать и назначить правильное лечение? В больнице (неврологическое отделение) и В Центр неврологии РАМН Неврологи сказали что по их части ничего не находят.
Приступы начинаются при наклоне головы вперед, если неровно сесть. Появляется сильный шум в голове, закладывает уши, впечатление что на горле шарф, начинает болеть затылок и шея если наклонить или повернуть пытаюсь. Приступ отпускает (не сразу) если начинаю интенсивно массировать шейные позвонки. Начала пить галидор. Через пять дней приема, голова перестала болеть, приступы возникают только если сильно наклонить голову и подержать в течении минуты. К Какому врачу порекомендуете записаться? Кто может диагностировать и назначить правильное лечение? В больнице (неврологическое отделение) и В Центр неврологии РАМН Неврологи сказали что по их части ничего не находят. Голова болит, как будто тугой обруч давит на макушку или напряженная головная боль начинается в затылке и верхней части шеи. Причина – снижение функции яичников.
Голова болит, как будто тугой обруч давит на макушку или напряженная головная боль начинается в затылке и верхней части шеи. Причина – снижение функции яичников. В более позднем возрасте (55-70 лет) возникает нарушение функции мочевыводящих путей: от “недержания мочи при напряжении” до полного недержания мочи, и наклонности к хроническому течению мочеполовых инфекций. У многих женщин так же возникает остеопороз (снижение плотности костей и вымывание из них кальция), что может привести к переломам крупных костей (позвоночник, бедро). К 70-летнему возрасту 40% женщин перенесли такие тяжелые переломы. Основная проблема состоит в том, что всевозможные нарушения, сопровождающие климакс, заставляют женщину обращаться за лечением к специалистам разного профиля: терапевтам, невропатологам, гинекологам, хирургам и пр. Представьте, что от каждого из этих врачей она получает по 2-3, а то и больше, различных лекарств. К сожалению, некоторые врачи, не учитывая, что все эти симптомы являются проявлениями климактерического синдрома, действуют по принципу “синдром – таблетка”. К тому же эти лекарства лечат только отдельные симптомы, а не истинную причину недомоганий. Таким образом, женщина с климактерическими расстройствами может принимать одновременно кардиологические, гипотен зивные, спазмолитики, снотворные, сосудистые, уроантисептические и прочие препараты, кроме того, физиотерапевтические, массажные и электропроцедуры. Можно ли смягчить эти неприятные ощущения? Можно!!! Лечение климакса. Рекомендуется: прекратить курение или уменьшить его интенсивность, увеличить физическую активность, больше отдыхать и т. д. Эти советы верны для любого возраста, но в особенности в период климакса. Особенно рекомендуются занятия спортом. Они полезны для сосудов и костей. Следует отказаться от навязчивой идеи похудения. Подкожный жир играет важную роль в гормональном обмене и после климакса частично регулирует снабжение эстрогенами. Существуют также не медикаментозные методы облегчения боли и стресса, такие как массаж, сауна, йога и медитативные упражнения. Хорошо, если женщине поможет ее спутник жизни, например, овладев простыми приемами массажа.
В более позднем возрасте (55-70 лет) возникает нарушение функции мочевыводящих путей: от “недержания мочи при напряжении” до полного недержания мочи, и наклонности к хроническому течению мочеполовых инфекций. У многих женщин так же возникает остеопороз (снижение плотности костей и вымывание из них кальция), что может привести к переломам крупных костей (позвоночник, бедро). К 70-летнему возрасту 40% женщин перенесли такие тяжелые переломы. Основная проблема состоит в том, что всевозможные нарушения, сопровождающие климакс, заставляют женщину обращаться за лечением к специалистам разного профиля: терапевтам, невропатологам, гинекологам, хирургам и пр. Представьте, что от каждого из этих врачей она получает по 2-3, а то и больше, различных лекарств. К сожалению, некоторые врачи, не учитывая, что все эти симптомы являются проявлениями климактерического синдрома, действуют по принципу “синдром – таблетка”. К тому же эти лекарства лечат только отдельные симптомы, а не истинную причину недомоганий. Таким образом, женщина с климактерическими расстройствами может принимать одновременно кардиологические, гипотен зивные, спазмолитики, снотворные, сосудистые, уроантисептические и прочие препараты, кроме того, физиотерапевтические, массажные и электропроцедуры. Можно ли смягчить эти неприятные ощущения? Можно!!! Лечение климакса. Рекомендуется: прекратить курение или уменьшить его интенсивность, увеличить физическую активность, больше отдыхать и т. д. Эти советы верны для любого возраста, но в особенности в период климакса. Особенно рекомендуются занятия спортом. Они полезны для сосудов и костей. Следует отказаться от навязчивой идеи похудения. Подкожный жир играет важную роль в гормональном обмене и после климакса частично регулирует снабжение эстрогенами. Существуют также не медикаментозные методы облегчения боли и стресса, такие как массаж, сауна, йога и медитативные упражнения. Хорошо, если женщине поможет ее спутник жизни, например, овладев простыми приемами массажа. С осторожностью следует принимать седативные, антигипертензивные препараты, так как в период климакса часто возникает преходящая гипертензия, обычно хорошо поддающаяся лечению женскими половыми гормонами. Хороший эффект дают фитосборы.
С осторожностью следует принимать седативные, антигипертензивные препараты, так как в период климакса часто возникает преходящая гипертензия, обычно хорошо поддающаяся лечению женскими половыми гормонами. Хороший эффект дают фитосборы.

 Это приводит к защемлению нервных корешков и даже повреждению спинного мозга.
Это приводит к защемлению нервных корешков и даже повреждению спинного мозга.


 Эти оболочки называются мозговыми оболочками.
Эти оболочки называются мозговыми оболочками. Если это произойдет, у человека внезапно разовьется сильная головная боль.
Если это произойдет, у человека внезапно разовьется сильная головная боль. Процедуры различаются в зависимости от состояния.
Процедуры различаются в зависимости от состояния.
 Наиболее частые причины — головная боль, мигрень или инфекция.
Наиболее частые причины — головная боль, мигрень или инфекция. Это может привести к головной боли в носовых пазухах.
Это может привести к головной боли в носовых пазухах.
 НПВП, такие как аспирин и ибупрофен, можно приобрести без рецепта.
НПВП, такие как аспирин и ибупрофен, можно приобрести без рецепта.
 Людям следует обратиться за медицинской помощью, если они испытывают любое из следующего:
Людям следует обратиться за медицинской помощью, если они испытывают любое из следующего: Поэтому было бы удивительно узнать, что у 5% населения евстахиева труба не открывается нормально. У большинства этих людей нет никаких симптомов или проблем, кроме случаев, когда они подвергаются резкому изменению давления воздуха, например, во время полета на самолете.У такой же части населения евстахиевы трубы аномально проходимы, то есть открыты. Это называется патулезной евстахиевой трубой. Опять же, у большинства людей с патологией евстахиевой трубы нет никаких симптомов или проблем.
Поэтому было бы удивительно узнать, что у 5% населения евстахиева труба не открывается нормально. У большинства этих людей нет никаких симптомов или проблем, кроме случаев, когда они подвергаются резкому изменению давления воздуха, например, во время полета на самолете.У такой же части населения евстахиевы трубы аномально проходимы, то есть открыты. Это называется патулезной евстахиевой трубой. Опять же, у большинства людей с патологией евстахиевой трубы нет никаких симптомов или проблем.

 К сожалению, только 29% людей, страдающих мигренью в США, очень довольны своим лечением. Обычно это является отражением непонимания природы мигрени и ее лечения или отсутствия приверженности эффективным методам лечения. Мы надеемся, что этот материал поможет вам лучше контролировать симптомы мигрени, какими бы они ни были, и улучшить качество вашей жизни.
К сожалению, только 29% людей, страдающих мигренью в США, очень довольны своим лечением. Обычно это является отражением непонимания природы мигрени и ее лечения или отсутствия приверженности эффективным методам лечения. Мы надеемся, что этот материал поможет вам лучше контролировать симптомы мигрени, какими бы они ни были, и улучшить качество вашей жизни. Пищевые триггеры не являются результатом аллергии, а являются прямой химической чувствительностью.
Пищевые триггеры не являются результатом аллергии, а являются прямой химической чувствительностью. Наилучшие результаты лечения получат те пациенты, которые работают над тем, чтобы понять, что такое мигрень и как мигрень влияет на их жизнь.Это позволяет работать в команде с врачом и улучшать результаты.
Наилучшие результаты лечения получат те пациенты, которые работают над тем, чтобы понять, что такое мигрень и как мигрень влияет на их жизнь.Это позволяет работать в команде с врачом и улучшать результаты. В настоящее время существуют отличные лекарства, которые могут помочь облегчить симптомы мигрени как глубоко в головном мозге, так и те болезненные симптомы, которые связаны с сенсибилизированными кровеносными сосудами вокруг мозга. Эти новые лекарства называются триптанами. Поскольку они могут вызвать отскок, их не следует использовать чаще 6-8 раз в месяц. Мнения врачей по этому поводу могут отличаться.
В настоящее время существуют отличные лекарства, которые могут помочь облегчить симптомы мигрени как глубоко в головном мозге, так и те болезненные симптомы, которые связаны с сенсибилизированными кровеносными сосудами вокруг мозга. Эти новые лекарства называются триптанами. Поскольку они могут вызвать отскок, их не следует использовать чаще 6-8 раз в месяц. Мнения врачей по этому поводу могут отличаться. Чрезвычайно важно признать это, потому что, хотя эти атипичные симптомы мигрени, как правило, не поддаются абортивному лечению, как боль от мигренозной головной боли, с атипичными симптомами можно справиться путем тщательного выявления и предотвращения триггеров или путем приема лекарств для профилактики мигрень. Эти симптомы мигрени, которые не являются головными болями, но которые усугубляются типичными триггерами мигрени, иногда называют эквивалентами мигрени.Здесь упоминаются еще несколько распространенных форм.
Чрезвычайно важно признать это, потому что, хотя эти атипичные симптомы мигрени, как правило, не поддаются абортивному лечению, как боль от мигренозной головной боли, с атипичными симптомами можно справиться путем тщательного выявления и предотвращения триггеров или путем приема лекарств для профилактики мигрень. Эти симптомы мигрени, которые не являются головными болями, но которые усугубляются типичными триггерами мигрени, иногда называют эквивалентами мигрени.Здесь упоминаются еще несколько распространенных форм. Эти пациенты с прекардиальной мигренью становятся хорошо известными их врачам, потому что их атипичные эпизоды исчезают, когда они начинают принимать лекарства для профилактики мигрени.Эквиваленты мигрени могут также проявляться в виде резких изменений настроения, особенно в форме гиперактивности или раздражительности или подавляющей тенденции к очень глубокому сну, что часто диагностируется как нарколепсия. Женщины нередко испытывают некоторые из этих симптомов, эквивалентных мигрени, как часть предменструального синдрома. Другие эквиваленты мигрени, такие как головокружение, болезнь Меньера, рецидивирующее ДППГ, оталгия, «боль в ушах» и давление в носовых пазухах, с особой частотой наблюдаются отоларингологами и отдельно описаны ниже.
Эти пациенты с прекардиальной мигренью становятся хорошо известными их врачам, потому что их атипичные эпизоды исчезают, когда они начинают принимать лекарства для профилактики мигрени.Эквиваленты мигрени могут также проявляться в виде резких изменений настроения, особенно в форме гиперактивности или раздражительности или подавляющей тенденции к очень глубокому сну, что часто диагностируется как нарколепсия. Женщины нередко испытывают некоторые из этих симптомов, эквивалентных мигрени, как часть предменструального синдрома. Другие эквиваленты мигрени, такие как головокружение, болезнь Меньера, рецидивирующее ДППГ, оталгия, «боль в ушах» и давление в носовых пазухах, с особой частотой наблюдаются отоларингологами и отдельно описаны ниже. Ниже приведены некоторые интервью с пациентами, у которых были различные симптомы внутреннего уха, обычно не связанные с мигренью, но симптомы которых улучшились после лечения мигрени.
Ниже приведены некоторые интервью с пациентами, у которых были различные симптомы внутреннего уха, обычно не связанные с мигренью, но симптомы которых улучшились после лечения мигрени. Эти симптомы обычно не связаны с давлением в ухе или изменениями слуха и могут возникать в стволе мозга из-за неправильной центральной обработки информации о балансе внутреннего уха.Это может объяснить, почему многие пациенты с головокружением, связанным с мигренью, не реагируют на вестибулярные супрессивные препараты, такие как меклизин или диазепам, которые действуют только на внутреннее ухо и вестибулярные нервы, но не на ствол мозга. Этих пациентов часто лучше всего лечить с помощью физиотерапии для уменьшения жесткости и боли в мышцах шеи, лекарств для уменьшения жесткости и боли в мышцах шеи, а также традиционной терапии мигрени.
Эти симптомы обычно не связаны с давлением в ухе или изменениями слуха и могут возникать в стволе мозга из-за неправильной центральной обработки информации о балансе внутреннего уха.Это может объяснить, почему многие пациенты с головокружением, связанным с мигренью, не реагируют на вестибулярные супрессивные препараты, такие как меклизин или диазепам, которые действуют только на внутреннее ухо и вестибулярные нервы, но не на ствол мозга. Этих пациентов часто лучше всего лечить с помощью физиотерапии для уменьшения жесткости и боли в мышцах шеи, лекарств для уменьшения жесткости и боли в мышцах шеи, а также традиционной терапии мигрени. При мигрени эти симптомы вызваны сильным оттоком нервных сигналов, обычно связанных с мигренью, но который вызывает отек слизистых оболочек в полости носа и носовых пазухах. Эти симптомы могут длиться всего несколько минут или часов во время приступа мигрени. Симптомы носовых пазух, вызванные простудой или инфекциями носовых пазух, обычно длятся несколько дней.
При мигрени эти симптомы вызваны сильным оттоком нервных сигналов, обычно связанных с мигренью, но который вызывает отек слизистых оболочек в полости носа и носовых пазухах. Эти симптомы могут длиться всего несколько минут или часов во время приступа мигрени. Симптомы носовых пазух, вызванные простудой или инфекциями носовых пазух, обычно длятся несколько дней. Программа 1-2-3». В этой книге представлен комплексный план диеты, полностью состоящий из продуктов, не вызывающих мигрень. Гораздо легче соблюдать эту диету, чем с подозрением относиться к каждой еде из всех продуктов, которые есть у вас дома или которые вы видите в супермаркете.Он также учит и подчеркивает концепции восстановления и аддитивного характера триггеров мигрени. Пациенты с тяжелым головокружением, связанным с мигренью, могут быть не в состоянии прочитать всю книгу из-за своего состояния. Им будет очень полезно прочитать книгу вместе с членом семьи, который поможет им не сбиться с пути и понять все концепции, изложенные в книге.
Программа 1-2-3». В этой книге представлен комплексный план диеты, полностью состоящий из продуктов, не вызывающих мигрень. Гораздо легче соблюдать эту диету, чем с подозрением относиться к каждой еде из всех продуктов, которые есть у вас дома или которые вы видите в супермаркете.Он также учит и подчеркивает концепции восстановления и аддитивного характера триггеров мигрени. Пациенты с тяжелым головокружением, связанным с мигренью, могут быть не в состоянии прочитать всю книгу из-за своего состояния. Им будет очень полезно прочитать книгу вместе с членом семьи, который поможет им не сбиться с пути и понять все концепции, изложенные в книге. Эффективные профилактические препараты выбираются с учетом других медицинских проблем пациента и переносимости побочных эффектов.Ниже приведены некоторые рекомендуемые схемы:
Эффективные профилактические препараты выбираются с учетом других медицинских проблем пациента и переносимости побочных эффектов.Ниже приведены некоторые рекомендуемые схемы: Рекомендуется наблюдение за метаболическим ацидозом и нефролитиазом.
Рекомендуется наблюдение за метаболическим ацидозом и нефролитиазом.
 Путаница — обычное явление, мигрень может вызвать раздражение тройничного или пятого черепного нерва (с ветвями во лбу, щеках и челюсти). Это может вызвать боль в нижних конечностях нерва, в полости пазухи или рядом с ней.
Путаница — обычное явление, мигрень может вызвать раздражение тройничного или пятого черепного нерва (с ветвями во лбу, щеках и челюсти). Это может вызвать боль в нижних конечностях нерва, в полости пазухи или рядом с ней.
 Во время обследования может быть назначена компьютерная томография пазух, чтобы определить степень закупорки, вызванной хроническим синуситом. Если хронический синусит не обнаружен, лечение может включать тестирование на аллергию и десенсибилизацию (уколы от аллергии). Острый синусит лечится антибиотиками и противоотечными средствами. Если антибиотики не помогают избавиться от хронического синусита и сопутствующих головных болей, рекомендуется эндоскопическая хирургия или хирургическое вмешательство под визуальным контролем.
Во время обследования может быть назначена компьютерная томография пазух, чтобы определить степень закупорки, вызванной хроническим синуситом. Если хронический синусит не обнаружен, лечение может включать тестирование на аллергию и десенсибилизацию (уколы от аллергии). Острый синусит лечится антибиотиками и противоотечными средствами. Если антибиотики не помогают избавиться от хронического синусита и сопутствующих головных болей, рекомендуется эндоскопическая хирургия или хирургическое вмешательство под визуальным контролем. Если вы заметили один или несколько из этих признаков у другого человека или у себя, не ждите, чтобы обратиться за помощью. Немедленно позвоните в службу 9-1-1.
Если вы заметили один или несколько из этих признаков у другого человека или у себя, не ждите, чтобы обратиться за помощью. Немедленно позвоните в службу 9-1-1. /GettyImages-485221935-59d636a19abed5001106e0b8.jpg)