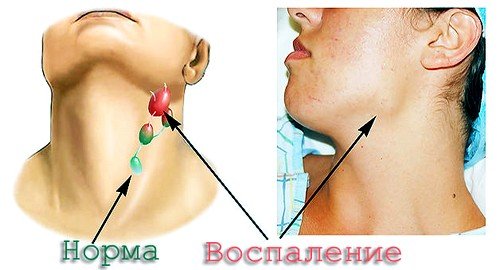
УЗИ лимфатических узлов | «УРО-ПРО» Екатеринбург
Показания к проведению УЗИ лимфатических узлов
Ультразвуковое исследование показано при увеличении единичных или целой группы лимфоузлов, появлении болезненности при прощупывании или покраснении кожи. Эти симптомы входят в определение лимфаденопатии – локального или генерализованного увеличения лимфатических узлов. Причиной ее развития являются многие инфекционные заболевания, в том числе ИППП, ОРВИ и гнойные инфекции мягких тканей, а также злокачественные новообразования любой локализации.
Лечащий врач может назначить контрольное ультразвуковое исследование лимфоузлов после перенесенного лимфаденита и курса антибактериальной и противовоспалительной терапии. В этом случае оценивается эффект от проведенного лечения, размеры и состояние узлов после инфекционного заболевания.
Какие заболевания можно диагностировать при помощи УЗИ лимфоузлов?
Ультразвуковая диагностика выявляет изменение размеров и структуры лимфатических узлов и помогает в диагностике следующих патологических состояний:
- Кистозное, жировое и соединительнотканное перерождение лимфоузла.

- Лимфогранулематоз – злокачественное новообразование лимфатической ткани Лимфаденит – воспалительный процесс, первоначально локализованный в тканях узла.
- Лимфаденопатия на фоне инфекционных заболеваний различных локализаций.
- Метастазы в лимфоузлах.
Изменение размеров определенной группы лимфоузлов говорит о вероятности того или иного заболевания. Так, паховые узлы чаще всего увеличиваются на фоне половых инфекций, шейные – при вирусных и бактериальных инфекциях дыхательных путей, подмышечные и надключичные – при злокачественных процессах.
В спорных ситуациях УЗ-исследование лимфоузлов паховой области помогает в дифференциальной диагностике прямых или косых паховых грыж с лимфаденитом и подкожными липомами (доброкачественное новообразование из жировой ткани). Увеличенные и болезненные при ощупывании лимфатические узлы могут имитировать ущемленную паховую грыжу. В этом случае для постановки правильного диагноза назначается ультразвуковое исследование зоны интереса.
При подозрении на злокачественные процессы в лимфоузле проводится биопсия под контролем УЗИ. Ультразвук позволяет определить точную локализацию как самого узла, так и оптимальное место для забора материала, что сводит к минимуму риск травмирования здоровых тканей.
Подготовка к исследованию и порядок его проведения
УЗИ-диагностика не требует специальной подготовки. Волосяной покров в зоне исследования не мешает проведению процедуры и не влияет на качество изображения, но при обследовании группы паховых и подмышечных лимфоузлов рекомендуется придерживаться общепринятых правил личной гигиены.
Во время исследования пациент располагается на кушетке. На датчик наносится эхогель для тесного контакта с поверхностью тела и улучшения проведения ультразвуковых волн. Область исследования зависит от клинической картины и предполагаемого диагноза. Врач поэтапно исследует группы увеличенных лимфоузлов, оценивает их структуру и размеры.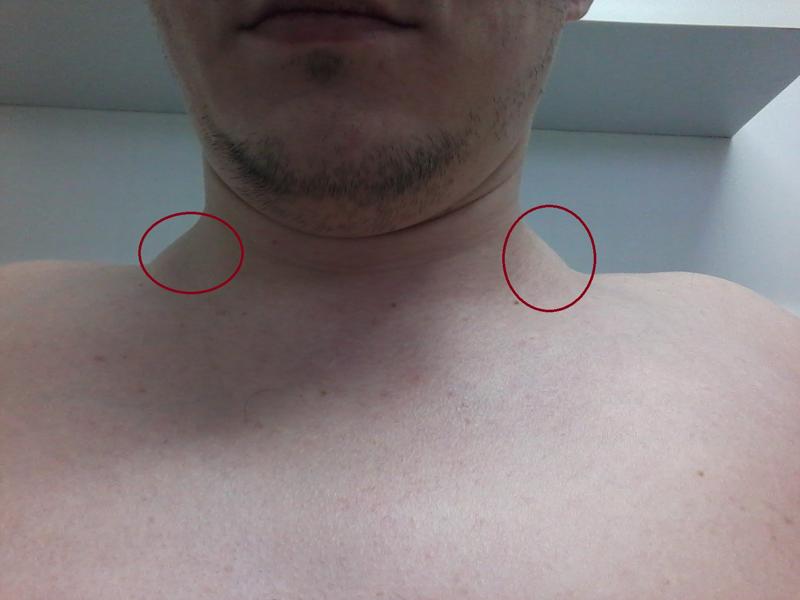
Есть ли противопоказания к УЗ-исследованию лимфоузлов?
УЗИ не всегда рекомендуется проводить при активном инфекционно-воспалительном процессе в лимфатическом узле или близлежащей здоровой ткани (формирование свищей с гнойным отделяемым на фоне заболевания, инфекции кожи и подкожной-клетчатки). В остальном метод ультразвуковой диагностики не имеет противопоказаний и абсолютно безвреден для организма.
Преимущества ультразвуковой диагностики
Лимфатические узлы относятся к мягким тканям, поэтому УЗ-исследование – основной неинвазивный метод диагностики патологических процессов, происходящих в них. Они также визуализируются на рентгенографии с контрастированием, компьютерной и магнитно-резонансной томографии. Рентгенологические методы обследования предполагают лучевую нагрузку на организм, поэтому нечасто применяются в повседневной практике и имеют узкий спектр показаний. К МРТ-исследованию прибегают только после УЗИ из-за дороговизны и меньшей доступности метода.
Рентгенологические методы обследования предполагают лучевую нагрузку на организм, поэтому нечасто применяются в повседневной практике и имеют узкий спектр показаний. К МРТ-исследованию прибегают только после УЗИ из-за дороговизны и меньшей доступности метода.
Ультразвуковое исследование является основным способом выявления изменений в лимфатической системе. Благодаря высокой точности и информативности метода правильный диагноз удается установить у абсолютного большинства пациентов.
Преимущества клиники «УРО-ПРО»
Ультразвуковое обследование проводится на современном оборудовании экспертного класса. Наши специалисты обладают высокой квалификацией и имеют большой практический опыт. Профессиональная расшифровка результатов позволяет лечащему врачу поставить правильный диагноз и назначить курс эффективного лечения.
УЗИ регионарных лимфоузлов Мытищи | клиника «Апельсин»
Почти в 90% случаев изменение формы и размера надключичных лимфоузлов является свидетельством инфекции, локализующейся в верхней части туловища. В то же время, эти признаки могут быть маркером серьезных заболеваний, таких, как злокачественные опухоли. С возрастом этот процент увеличивается. Своевременно диагностировать патологические состояния помогает УЗИ надключичных лимфоузлов. Пройти обследование вы можете в медицинском центре «Апельсин».
В то же время, эти признаки могут быть маркером серьезных заболеваний, таких, как злокачественные опухоли. С возрастом этот процент увеличивается. Своевременно диагностировать патологические состояния помогает УЗИ надключичных лимфоузлов. Пройти обследование вы можете в медицинском центре «Апельсин».
Показания
Показанием к проведению ультразвукового исследования надключичных лимфоузлов является их увеличение в размере. При инфекционных и воспалительных процессах, изменение лимфатических узлов всегда сопровождается симптомами соответствующего заболевания. Бессимптомно развиваются тяжелые патологии, например, рак или СПИД,
У детей УЗИ шейных лимфоузлов назначается при подозрении на различные заболевания. Это связано с тем, что в первые годы жизни организм малыша приспосабливается к окружающей среде, и незначительное увеличение узлов лимфосистемы является разновидностью физиологической нормы.
Назначить ультразвуковую диагностику может терапевт или врач профильной квалификации (ЛОР, маммолог, эндокринолог и т.
- Симметричное или несимметричное увеличение.
- Припухлость.
- Покраснение кожи в месте локализации лимфатического узла.
- Болезненные ощущения, которые могут возникать при движении шеи, надавливании.
Часто воспаление надключичных лимфоузлов сопровождается признаками простуды, поэтому пациент не обращает внимания на тревожные симптомы. Помните, самолечение может привести к серьезным последствиям, так как болезнь не будет своевременно диагностирована и вы не получите адекватного лечения.
Обследование лимфоузлов в диагностике рака
УЗИ подключичных лимфоузлов применяется в диагностике раковых заболеваний. По статистике, на них приходится около 5-10% причин, вызвавших изменения в лимфосистеме. На начальных этапах развития злокачественной опухоли надключичный лимфоузел увеличивается в размере, но при пальпации или движении шеи он не болит.
Важно! Если надключичный лимфатический узел увеличен, прощупывается при пальпации, но симптомов воспаления нет, нужно незамедлительно пройти обследование, так как это может быть связано с развитием онкопатологий.
Узел может быть поражен меланомой, нейробластомой, семиномой, саркомой Капоши. При этих онкопатологиях он безболезненный и эластичный на ощупь. Для постановки точного диагноза требуется комплексное обследование, в котором УЗИ – только один из методов.
Результаты
Строение лимфосистемы облегчает врачу поиск причин патологии. Воспаление надключичного лимфатического узла может свидетельствовать о развитии заболеваний легких, щитовидки, молочных желез и т.д. И именно на поиск таких патологий будет направлена диагностика.
После проведения УЗИ врач интерпретирует результаты, при необходимости назначает дополнительное обследование или консультацию специалиста другого профиля. В запущенных случаях лимфаденита или при обнаружении запущенного рака может потребоваться сканирование и других участков лимфосистемы, например, будет назначено УЗИ паховых лимфоузлов.
Помните, лимфаденит, даже если он вызван воспалительными, а не онкологическими процессами, опасен для здоровья. Без лечения он может привести к серьезным осложнениям – нагноение, абсцесс, сепсис, флегмона. В случае развития онкопатологии, отказываясь от обследования воспаленных лимфоузлов, вы даете раку время на развитие и метастазирование.
Прохождение УЗИ
Врач рекомендует сделать обследование надключичных лимфоузлов? Запишитесь на прием по телефону +7 (495) 646-80-03 или оставьте онлайн-заявку на сайте. Вам будет назначена дата и время проведения процедуры. Так как УЗИ лимфатических узлов не требует подготовки, пройти обследование можно в день обращения. Заключение сонолога будет выдано вам на руки после прохождения процедуры.
Воспаления лимфоузлов, Израиль | Ассоциация медицинских центров Израиля
- Главная >Центр онкогематологии >Воспаление лимфоузлов
Лечение воспаления лимфоузлов в Израиле проводится параллельно с терапией заболевания, ставшего причиной лимфаденита (болезненного увеличения лимфоузлов). Израильская клиника «Рамбам» является лечебным учреждением, в котором пациентам предоставляется высококвалифицированная медицинская помощь, дарующая надежду и восстановление здоровья.
Израильская клиника «Рамбам» является лечебным учреждением, в котором пациентам предоставляется высококвалифицированная медицинская помощь, дарующая надежду и восстановление здоровья.
Лимфатические узлы – это небольшие узелки, размером от нескольких миллиметров до 2 см, являющиеся частью лимфатической системы. Предназначение лимфоузлов – защита организма от распространения инфекций, паразитов, раковых клеток. В них образуются защитные клетки – лимфоциты, уничтожающие чужеродные вещества и клетки. При активизации иммунной системы лимфатические узлы начинают производить большое количество лимфоцитов, что приводит к их набуханию и является показателем воспалительного или патологического процесса в той области, за которую данная группа лимфатических узлов отвечает. В норме подчелюстные, подмышечные, паховые лимфатические узлы можно пропальпировать даже у здорового человека. Они безболезненные, имеют небольшой размер, мягкой консистенции, не спаяны друг с другом и с кожей.
Воспаление лимфоузлов характерно для многих заболеваний и может потребовать последующего клинического обследования.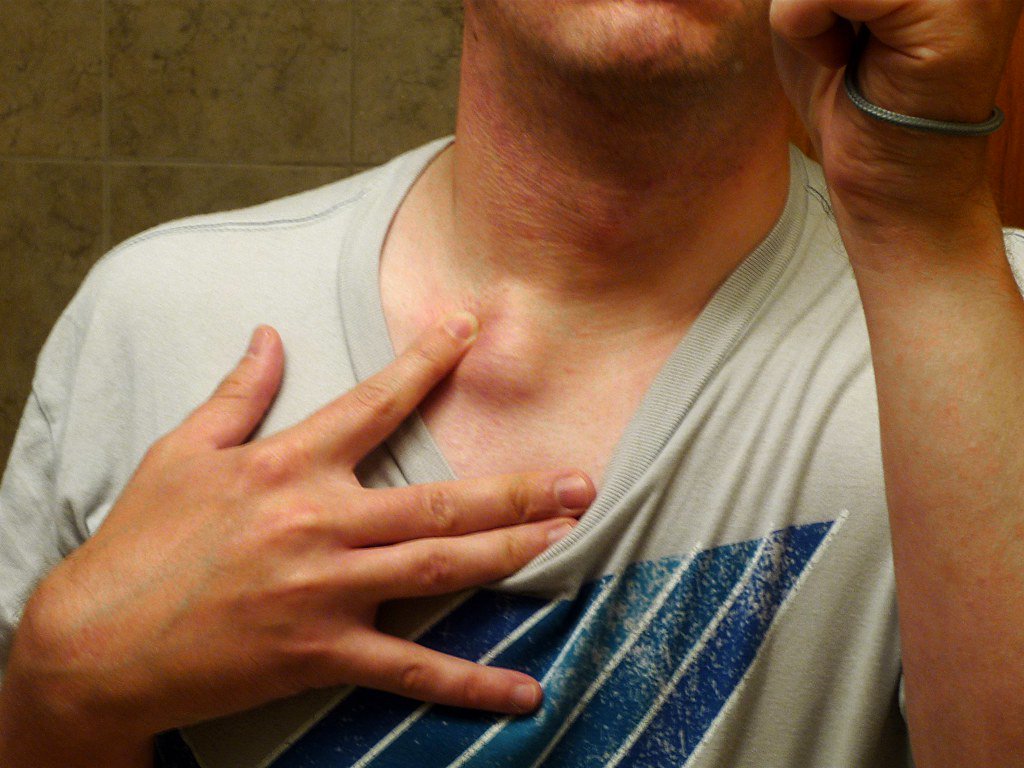 Исследование лимфоузлов на наличие раковых клеток является чрезвычайно важным для определения стадии рака и степени его инвазивности. Обнаружение раковых клеток в лимфатических узлах указывает на возможный риск развития метастазов в отдаленных органах пациента.
Исследование лимфоузлов на наличие раковых клеток является чрезвычайно важным для определения стадии рака и степени его инвазивности. Обнаружение раковых клеток в лимфатических узлах указывает на возможный риск развития метастазов в отдаленных органах пациента.
Лимфатические узлы располагаются по всему телу, большое количество лимфоузлов локализуется в брюшной и грудной полости, в области шеи, на локтевом сгибе, в подмышечной впадине, в коленном сгибе, в паховой области (шейные, тонзиллярные, подчелюстные, подъязычные, бронхопульмональные, надключичные, околоушные, подмышечные, паховые, бедренные, подколенные). Расположение лимфоузлов в данных зонах помогает организму создать барьер от различных инфекций и рака.
Симптомы воспаление лимфоузлов
Лимфаденит – это болезненное увеличение лимфатического узла, которое свидетельствует о том, что он воспалился, поскольку не справляется с вредными бактериями и подвергается атаке со стороны микробов, вирусов, чужеродных веществ. Как правило, это происходит либо вследствие понижения иммунитета, либо при развитии сильной инфекции. Воспаление может быть катаральным или гнойным. При воспалении лимфоузлы увеличиваются в размерах, появляется болезненность при их пальпаторном осмотре, кожа над узлом становится гиперемированной ( покрасневшей), одновременно может подняться температура тела. В отличие от поражения при злокачественных заболеваниях воспаленные лимфатические узлы не спаяны с подлежащими тканями — они подвижны и мягки на ощупь.
Как правило, это происходит либо вследствие понижения иммунитета, либо при развитии сильной инфекции. Воспаление может быть катаральным или гнойным. При воспалении лимфоузлы увеличиваются в размерах, появляется болезненность при их пальпаторном осмотре, кожа над узлом становится гиперемированной ( покрасневшей), одновременно может подняться температура тела. В отличие от поражения при злокачественных заболеваниях воспаленные лимфатические узлы не спаяны с подлежащими тканями — они подвижны и мягки на ощупь.
Воспаление лимфоузлов при раке характеризуется их безболезненным увеличением, узлы становятся плотными, спаянными с близлежащими тканями и малоподвижными. Воспаление лимфатических узлов может наблюдаться при различных заболеваниях, начиная с простуды и заканчивая злокачественной опухолью.
Наиболее распространенными причинами увеличения лимфатических узлов является ряд иммунных, инфекционных, онкологических заболеваний, а также некоторые паразитарные и грибковые инфекции. Воспаление лимфатических узлов наблюдается при раке молочной железы, лейкозе, болезни Ходжкина, неходжкинской лимфоме, меланоме кожи и плоскоклеточном раке кожи, при раке прямой кишки, при раке вульвы, при раке щитовидной железы, при раке гортани, при раке языка, лимфосаркоме и др.
Воспаление лимфатических узлов наблюдается при раке молочной железы, лейкозе, болезни Ходжкина, неходжкинской лимфоме, меланоме кожи и плоскоклеточном раке кожи, при раке прямой кишки, при раке вульвы, при раке щитовидной железы, при раке гортани, при раке языка, лимфосаркоме и др.
Лимфаденит возникает при инфекционных заболеваниях, вызванных бактериями и вирусами такими как: ОРВИ, грипп, ветряная оспа, ангина, корь, скарлатина, дифтерия, туберкулез, брюшной тиф, бруцеллез, и др. Увеличение лимфоузлов происходит также при иммунных заболеваниях таких как: системная волчанка, ревматоидный артрит, ВИЧ – инфекция. Развитию лимфаденита способствуют паразитарные инфекции: токсоплазмоз, филяриоз. Увеличение лимфатических узлов способно проявиться как реакция на введение вакцины или стать побочным эффектом при приеме некоторых лекарственных препаратов. Воспаление лимфатических узлов происходит также при поражении организма гистоплазмозом (грибковое заболевание).
Лечение воспаления лимфоузлов в Израиле
При развитии лимфаденита следует обратиться за медицинской помощью и провести курс лечения, назначенный врачом, что поможет предупредить развитие осложненных форм течения заболевания и предотвратит переход болезни в хроническую форму. Выбор терапии лимфаденита в Израиле зависит от причины, вызвавшей воспаление лимфатических узлов. После лечения основного заболевания лимфатические узлы должны вернуться к их нормальному размеру.
Выбор терапии лимфаденита в Израиле зависит от причины, вызвавшей воспаление лимфатических узлов. После лечения основного заболевания лимфатические узлы должны вернуться к их нормальному размеру.
Лечение может включать:
- болеутоляющие препараты
- антибиотики
- противовоспалительные средства
- физиотерапию
Чтобы облегчить состояние пациента, ему назначат обезболивающие препараты, такие как Тайленол, и нестероидные противовоспалительные средства, такие как Эдвил. После определения чувствительности пациента к антибиотикам врач назначает индивидуально наиболее эффективный препарат этой группы.
В случае проявления симптомов интоксикации, возникающих при гнойном лимфадените, сопровождающемся болью, высокой температурой, ознобом, отеком и покраснением кожи, а также повышенной потливостью, головной болью, слабостью, показан разрез и удаление гноя и омертвевших тканей.
Обратиться за медицинской помощью необходимо в случае, если лимфатический узел увеличился в размерах или если через месяц после проведенного лечения не произошло сокращение размеров узла.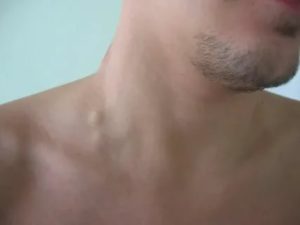
Лимфогранулематоз (ходжкинская лимфома) | Фонд «Подари жизнь»
Суть болезни
Лимфогранулематоз (ЛГМ, болезнь Ходжкина, лимфома Ходжкина) – заболевание лимфатической системы, особый тип лимфомы, то есть злокачественного заболевания, где опухолевая ткань возникает из лимфоцитов. Для ЛГМ характерно прежде всего опухолевое поражение лимфатических узлов с постепенным распространением заболевания от одной группы лимфоузлов к другой. Могут поражаться также другие органы, прежде всего селезенка, а также печень, легкие, кишечник, костный мозг и т.п.
Отличительной чертой ЛГМ по сравнению с другими лимфомами является присутствие в пораженных болезнью лимфоузлах особого типа клеток, называемых клетками Березовского-Штернберга-Рид. Это гигантские клетки, возникшие из B-лимфоцитов.
В зависимости от распространенности процесса различают четыре стадии ЛГМ.
- Стадия I – вовлечены лимфоузлы только одной области или один орган вне лимфоузлов.

- Стадия II – вовлечены лимфоузлы в двух или более областях с одной стороны диафрагмы или одна группа лимфоузлов и один орган также с одной стороны диафрагмы.
- Стадия III – вовлечены лимфоузлы с обеих сторон диафрагмы; возможно также поражение селезенки и других органов вне лимфоузлов.
- Стадия IV – наблюдается распространенное поражение одного или более внутренних органов – таких как печень, костный мозг, легкие, кишечник; оно может сопровождаться или не сопровождаться поражением лимфоузлов.
В обозначении стадии заболевания могут использоваться также дополнительные символы: А (системные клинические симптомы отсутствуют), В (присутствуют), E (вовлечены не только лимфоузлы, но и другие органы), S (вовлечена селезенка).
Различают несколько гистологических вариантов ЛГМ: с нодулярным склерозом (40-50% всех случаев ЛГМ), смешанноклеточный (около 30% всех случаев ЛГМ), с лимфоидным преобладанием и с истощением лимфоидной ткани (редкие варианты).
Частота встречаемости, факторы риска
ЛГМ имеет два возрастных пика заболеваемости: один в молодом возрасте (15-35 лет), второй в пожилом. ЛГМ встречается в среднем с частотой около 1 случая на 25 тысяч населения в год, при этом дети и подростки составляют около 10-15% заболевших, а у детей дошкольного возраста болезнь встречается редко. Мужчины болеют несколько чаще женщин.
Факторы, влияющие на риск заболевания ЛГМ, постоянно изучаются. Могут играть роль как генетическая предрасположенность, так и некоторые вирусные инфекции. Так, считается, что риск развития ЛГМ повышен у людей, инфицированных вирусом Эпштейна-Барр (широко распространенным вирусом из группы герпетических вирусов). Риск развития ЛГМ увеличивается при иммунодефицитных состояниях, включая СПИД.
Признаки и симптомы
При ЛГМ наблюдается безболезненное увеличение лимфатических узлов – чаще всего шейных и надключичных, лимфоузлов грудной полости (области средостения), порой подмышечных, паховых и лимфоузлов брюшной полости. Это самый характерный симптом болезни. Взрослые больные иногда отмечают, что увеличенные лимфоузлы становятся болезненными после приема алкоголя.
Это самый характерный симптом болезни. Взрослые больные иногда отмечают, что увеличенные лимфоузлы становятся болезненными после приема алкоголя.
Важными симптомами являются ночная потливость, повышение температуры и снижение веса. Наличие этих «системных» симптомов отражается буквой «В» в обозначении стадии болезни и играет роль в оценке активности опухоли. Среди других возможных симптомов можно назвать утомляемость, увеличение печени и/или селезенки, боли в спине, кожный зуд. Из-за увеличенных лимфоузлов грудной полости могут возникнуть затрудненное дыхание, кашель.
По мере развития опухолевого процесса самочувствие больного ухудшается. На поздних стадиях развития болезни может наблюдаться желтуха, если опухоль распространилась в печень и перекрывает желчные протоки. Могут возникать отеки лица, шеи и рук (так называемый синдром сдавления верхней полой вены), отеки ног.
Диагностика
Чтобы отличить ЛГМ от других онкологических и неонкологических заболеваний, необходимо провести исследование опухоли – увеличенного лимфатического узла или очага в других тканях тела.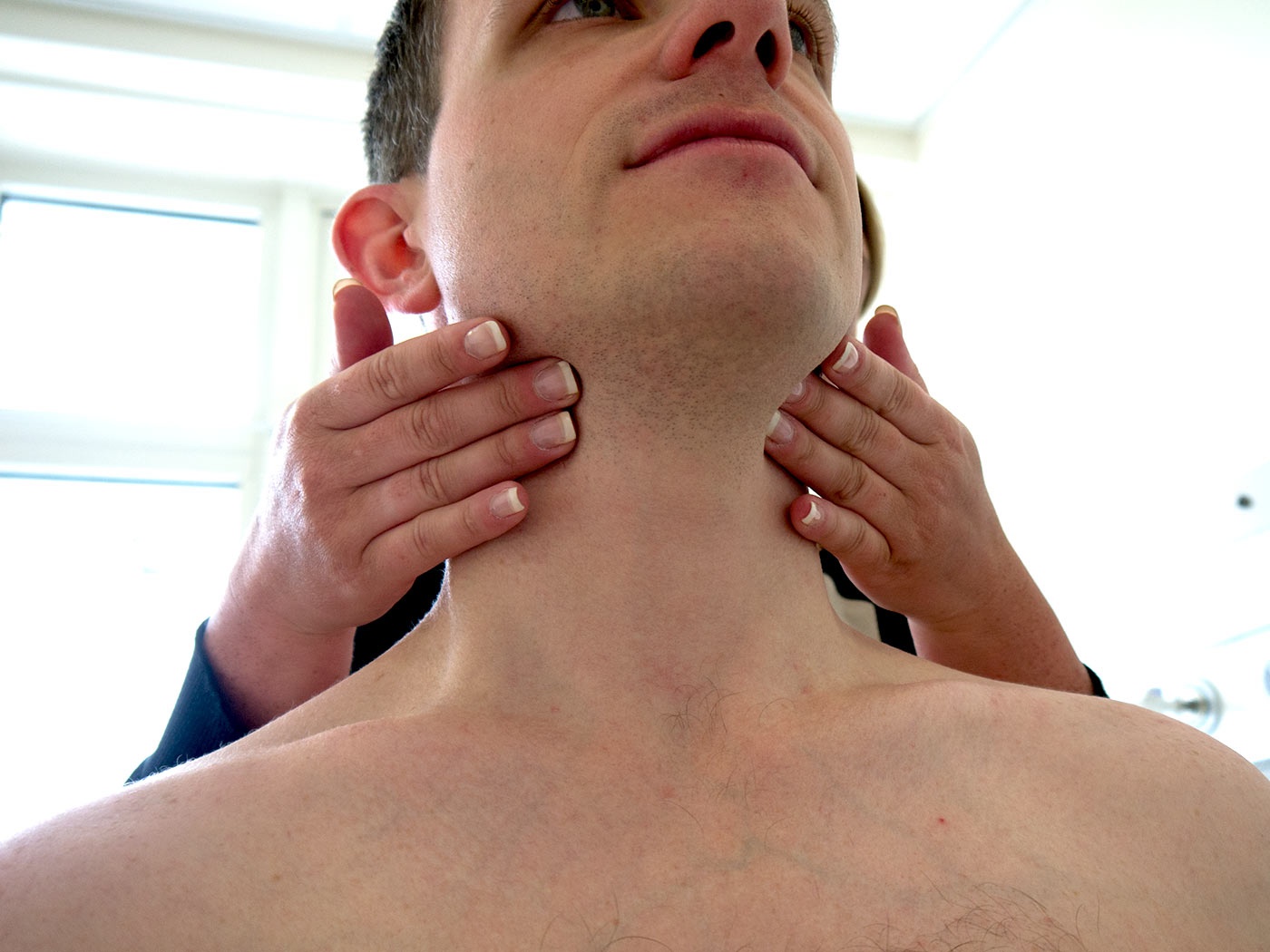 Для этого производят его хирургическое удаление или биопсию с микроскопическим и иммуногистохимическим исследованием образца. Обнаружение клеток Березовского-Штернберга-Рид (крупных клеток особого вида, специфичных для ЛГМ) и их предшественников (клеток Ходжкина) является важным признаком ЛГМ; эти опухолевые клетки окружены другими клетками – лимфоцитами, эозинофилами и др.
Для этого производят его хирургическое удаление или биопсию с микроскопическим и иммуногистохимическим исследованием образца. Обнаружение клеток Березовского-Штернберга-Рид (крупных клеток особого вида, специфичных для ЛГМ) и их предшественников (клеток Ходжкина) является важным признаком ЛГМ; эти опухолевые клетки окружены другими клетками – лимфоцитами, эозинофилами и др.
Для обнаружения конкретных пораженных опухолью участков – лимфатических узлов и/или внутренних органов – используют различные методы визуализации: рентгенографию, ультразвуковое исследование (УЗИ), компьютерную томографию (КТ) и позитронно-эмиссионную томографию (ПЭТ). Именно ПЭТ считается самым эффективным тестом для определения стадии ЛГМ и оценки ответа на лечение. Возможны и другие исследования.
Производится костномозговая пункция и/или трепанобиопсия с последующим исследованием образца костного мозга, чтобы понять, поражен ли болезнью этот орган.
Лечение
Лечение ЛГМ основано на сочетании химиотерапии и облучения. Выбор конкретной терапии зависит от варианта болезни, возраста пациента, стадии (локальное или распространенное поражение организма), сопутствующих заболеваний и других факторов.
Выбор конкретной терапии зависит от варианта болезни, возраста пациента, стадии (локальное или распространенное поражение организма), сопутствующих заболеваний и других факторов.
В химиотерапии ЛГМ у детей и подростков в России успешно используют протоколы, предложенные немецкими онкогематологами. Эти протоколы позволяют получить высокий процент излечения с минимальными побочными эффектами, что очень важно при этой болезни. Также могут применяться курсы ABVD (адриабластин, блеомицин, винбластин, дакарбазин), BEACOPP (блеомицин, этопозид, адриамицин, циклофосфамид, винкристин, прокарбазин, преднизон) и другие химиотерапевтические курсы, количество которых определяют в зависимости от стадии болезни.
За химиотерапией следует лучевая терапия. Дозу облучения определяет врач-онкогематолог в зависимости от стадии заболевания, используемого протокола и облучаемого органа.
При оценке предпочтительности различных протоколов следует учитывать не только их эффективность в лечении основного заболевания, но также токсичность и повышение вероятности возникновения новых (вторичных) онкозаболеваний после терапии. Больные, излечившиеся от ЛГМ, и врачи, их наблюдающие, должны помнить о риске развития вторичных опухолей и о необходимости регулярных осмотров.
Больные, излечившиеся от ЛГМ, и врачи, их наблюдающие, должны помнить о риске развития вторичных опухолей и о необходимости регулярных осмотров.
В сложных случаях (устойчивость болезни к терапии, рецидивы) может применяться высокодозная терапия с аутологичной трансплантацией костного мозга. Аллогенная трансплантация используется лишь в редких случаях.
В последние годы у больных ходжкинской лимфомой появились новые шансы. В случае отсутствия ответа на стандартную терапию или рецидива болезни могут использоваться схемы химиотерапии с новейшим препаратом «Адцетрис» (брентуксимаб ведотин) или иммунотерапии с препаратом «Опдиво» (ниволумаб).
Прогноз
ЛГМ относится к числу тех опухолевых заболеваний, которые наиболее эффективно излечиваются на современном уровне развития медицины. Среди молодых пациентов выздоравливают около 90% больных. У пожилых пациентов выживаемость хуже, но в среднем прогноз все равно достаточно хороший. Даже в случае рецидива можно излечивать около половины пациентов.
Прогноз, разумеется, зависит также от стадии заболевания: среди пациентов, у которых болезнь была диагностирована на стадиях I-II, доля излечивающихся превышает 90%, тогда как при обнаружении ЛГМ на стадии IV эта доля снижается до 65-70%.
После пятилетней ремиссии болезнь, как правило, считается излеченной. Однако и после излечения от ЛГМ необходима пожизненная онкологическая настороженность, так как вторичные опухоли иногда развиваются даже через 10-20 лет после окончания лечения. Могут возникнуть и другие отдаленные последствия – например, кардиомиопатия (поражение миокарда) как следствие химиотерапии. Благодаря разработке новых протоколов вероятность побочных эффектов уменьшается, однако полностью исключить их нельзя.
Метастазы – Лечение и диагностика в Киеве – Симптомы
Раковые клетки метастазируют гематогенным путем — через кровь
Метастазы (от греческого metástasis, перемещение) – это распространение опухолевых клеток из места возникновения (первичной опухоли) в другие отделы и органы организма пациента. Основных путей распространения метастазов два: по сосудам лимфатической системы (лимфогенное метастазирование) и по сосудам кровеносной системы (гематогенное метастазирование).
Основных путей распространения метастазов два: по сосудам лимфатической системы (лимфогенное метастазирование) и по сосудам кровеносной системы (гематогенное метастазирование).
Метастазы — ни что иное, как раковые клетки, оторвавшиеся от первичной опухоли и начавшее свое “путешествие” по сосудам. Обычно опухоли дают метастазы на поздних стадиях, поэтому чрезвычайно важно определить, является ли выявленная опухоль первичной, либо следует внимательно изучить организм в поисках источника метастазирования.
Лечение метастазов
Метастазы рака, как и само заболевание, требуют лечения. Для этого применяются следующие методы:
Метод лечения метастазов, исходя из особенностей каждого заболевания, определяется консилиумом специалистов.
Среди методов терапии метастазов особого внимания заслуживает КиберНож. Это метод бескровной дистанционной радиохирургии признан “золотым стандартом” лечения и применяется в большинстве случаем распространенности онкологического процесса:
«Лечение метастазов рака на КиберНоже является неинвазивным, нетоксичным и безопасным воздействием на организм, которое дает возможность организму пациента восстановиться и набраться сил перед следующим этапом лечения опухолевого процесса», — Ирина Дионисьева, врач-радиолог высшей категории, более 25 лет в медицине.
КиберНож не предусматривает хирургического вмешательства, как при традиционном оперативном лечении метастазов. Радиохирургическая система осуществляет доставку высоких доз ионизирующего излучения точно в объем опухолевых клеток, позволяя за один-два сеанса удалить не только единичные но и множественные новообразования.
Механизмы злокачественного роста
Развитие рака начинается в тот момент, когда воспроизводится клетка с поврежденными генами. Впоследствии раковые клетки осуществляют неконтролируемое деление (ненормальный митоз), что приводит к быстрому увеличению скопления клеток, которое может быть обнаружено при обследовании пациента во время профилактического онкоскрининга. Совокупность раковых клеток в месте начала опухолевого процесса и является первичной опухолью. Дальнейший рост опухоли может приводить к ее прорастанию в окружающие ткани и органы. Такие прорастания принято называть локальными метастазами.
При продолжении опухолевого процесса наблюдается отрыв отдельных клеток с дальнейшим их распространением по кровотоку и лимфотоку, ввиду чего, при определенных условиях (сниженном общем или местном иммунитете), происходит развитие метастатических опухолей. У пациентов с хорошей сопротивляемостью организма занос опухолевых клеток в другие органы не приводит к развитию метастатического поражения.
Идентифицировать недифференцированные клетки при подозрении на наличие опухоли помогают методы биохимических и цитогенетических исследований.
Передвижение метастазов
Попадают опухолевые клетки в сосуды лимфатической и/или кровеносной систем после того, как целостность сосудов в их месте соприкосновения с опухолью нарушается.
Механизмы метастазирования опухолей
Если опухолевой клетке, циркулирующей в крови или лимфе, удается прикрепиться к стенке сосуда либо к органу, через который проходит сосуд, она проникает за пределы своего “транспортного коридора” и продолжает неконтролируемое размножение.
Таким образом формируется еще одна опухоль (вторичная, или метастатическая), которая может быть выявлена в процессе клинической диагностики. При детальном рассмотрении, тип клеток этой новой опухоли (метастаза) совпадает с типом клеток первичной опухоли. Таким образом, клетки метастаза по структуре и метаболизму, в большинстве случаев, соответствуют клеткам первичной опухоли. В некоторых случаях это помогает сделать лечение рака более эффективным — выявление неспецифичного для данной локализации типа опухоли служит сигналом для дальнейшего поиска первичного опухолевого очага.
К примеру, рак молочной железы чаще всего метастазирует в легкие. Поэтому при обнаружении в легких опухоли, состоящей из аномальных клеток молочной железы, онколог обязан предпринять действия по обнаружению первичной опухоли.
Метастазирование — основной (но не единственный) признак злокачественности опухоли. Однако способность метастазировать у различных видов рака — различна. Например, из двух опухолей кожи меланома — крайне агрессивно метастазирует, а случаи метастазирования базалиомы (базальноклеточный рак кожи) — чрезвычайно редки.
Например, из двух опухолей кожи меланома — крайне агрессивно метастазирует, а случаи метастазирования базалиомы (базальноклеточный рак кожи) — чрезвычайно редки.
Рецидивы и метастазы злокачественной опухоли — тяжелое осложнение, более опасное для жизни больного, чем первичная опухоль. Раннее выявление этих осложнений и специализированное лечение являются основным направлением борьбы за продолжительность жизни онкологических больных.
Особенности рецидивирования и метастазирования опухолей
Разнообразные клинические наблюдения и результаты статистических исследований доказали, что на частоту и особенности возникновения рецидивов и метастазирования, которые определяют прогноз болезни, влияют следующие факторы:
- Стадия опухоли на момент начала специализированного лечения
Теоретически, у пациентов, получивших радикальное лечение (хирургия или радиохирургия) на ПЕРВОЙ стадии заболевания, опухолевые клетки не проникли за пределы опухоли в сосуды лимфатической или кровеносной системы.2008/84/5.jpg) А значит, нет причин ожидать метастазов или рецидива опухоли.
А значит, нет причин ожидать метастазов или рецидива опухоли.
Метастазы в кожу, первичная опухоль — аденокарцинома желудка
Однако точной информации о том, не проникли ли единичные клетки в кровоток/лимфоток, в полном ли объеме была иссечена опухоль, в полный ли объем опухолевого поражения была осуществлена доставка радиохирургической дозы ионизирующего излучения от КиберНожа или Гамма Ножа, — нет.
Поэтому пациенты, получившие лечение на первой стадии рака подлежат обязательным осмотрам.
- Локализация опухоли
Современные методы лечения позволяют достичь эффективности лечения, например, (кроме меланомы), в 70-80 %. Этот же показатель у пациентов на первой стадии немеланомных раков кожи достигает 100%. При этом расположение (локализация) первичной опухоли оказывает влияние на только на частоту метастазирования, но и на те “цели”, в которые она “отправляет” метастазы.
Примеры метастазирования:
-
рак анального отдела прямой кишки — в паховые лимфатические узлы;
-
опухоли средне- и верхнеампулярных отделов кишечника — вверх по брыжейке и в лимфоузлы тазовой клетчатки;
-
рак простаты — в костную систему (таз, крестец, позвоночник).

Из-за особенностей анатомического строения каждого из органов даже размещение опухоли в определенной части является фактором влияния на прогноз распространения. К примеру, при развитии опухоли молочной железы во внутреннем квадранте прогноз может быть хуже, чем при локализации в наружном квадранте и т. д.
- Форма опухолевого роста и гистологического строения опухоли
Поверхностные формы рака кожи растут медленно, многие годы не метастазируя. Опухоли инфильтративного типа растут быстро и рано дают метастазы. Неблагоприятные результаты лечения больных раком легкого отмечены при низкодифференцированных формах рака. Чрезвычайно активно метастазирует меланома. Экзофитные опухоли желудочно-кишечного тракта (полипообразный, грибовидный) менее злокачественны, чем инфильтративные формы рака этого же органа.
- Характер и объем радикального лечения
Прямое влияние на вероятность и характер метастазирования оказывает то, каким образом пациент получил лечение первичной опухоли. Современная онкология многократно доказала, что наибольшего эффекта (в том числе снизить частоту рецидивов и метастазирования) удается добиться при проведении сочетанного лечения, при котором используется комбинация методов: хирургии, радиохирургии (КиберНож, Гамма Нож), химиотерапии, таргетного лечения и др.
Современная онкология многократно доказала, что наибольшего эффекта (в том числе снизить частоту рецидивов и метастазирования) удается добиться при проведении сочетанного лечения, при котором используется комбинация методов: хирургии, радиохирургии (КиберНож, Гамма Нож), химиотерапии, таргетного лечения и др.
- Возраст пациентов
Рост опухоли и метастазирование у более молодых людей, в сравнении с более пожилыми пациентами, протекает аналогично другим биологическим процессам — быстрее и интенсивнее.
Пути метастазирования
Основных путей метастазирования (путей распространения опухолевых клеток от первичной опухоли в другие части организма) — два.
Типичные пути метастазирования опухолей
Лимфогенный путь — перенос клеток опухоли, проросшей сквозь стенку лимфатического сосуда, с током лимфы в регионарные (близлежащие) лимфоузлы или отдаленные лимфоузлы.
Наиболее часто метастазируют лимфогенным путем такие опухоли как:
Гематогенный путь метастазирования — перенос опухолевых клеток от первичной опухоли с кровотоком. Мишенью таких метастазов становятся легкие, печень и кости. Наиболее часто гематогенным путем метастазируют следующие виды опухолей:
Мишенью таких метастазов становятся легкие, печень и кости. Наиболее часто гематогенным путем метастазируют следующие виды опухолей:
- злокачественные опухоли лимфатической и кроветворной ткани,
- саркома,
- гипернефрома,
- хорионэпителиома.
При этом наиболее часто регистрируемые опухоли (рак легких и бронхов, рак молочной железы, рак щитовидной железы, рак яичников) с одинаковой интенсивностью распространяют метастазы как гематогенным, так и лимфогенным путем.
Также одним из проявлений метастазирования опухолей брюшной полости (рак желудка) и полости малого таза (рак яичника) является диссеминация процесса по брюшине в виде мелких «пылевых» метастазов с развитием асцита — геморрагического выпота.
Рак брюшины — наличие раковых клеток, рассеянных метастазами по брюшине. На фото можно увидеть тонкую кишку, покрытую блестящей брюшиной с несколькими небольшими розовыми имплантациями раковых клеток (обозначены синей стрелкой)
Наиболее предсказуемым является лимфогенное метастазирование, которое является и наиболее изученным, регионарные метастазы в лимфоузлы являются одним из основных объектов диагностики в каждом из случаев.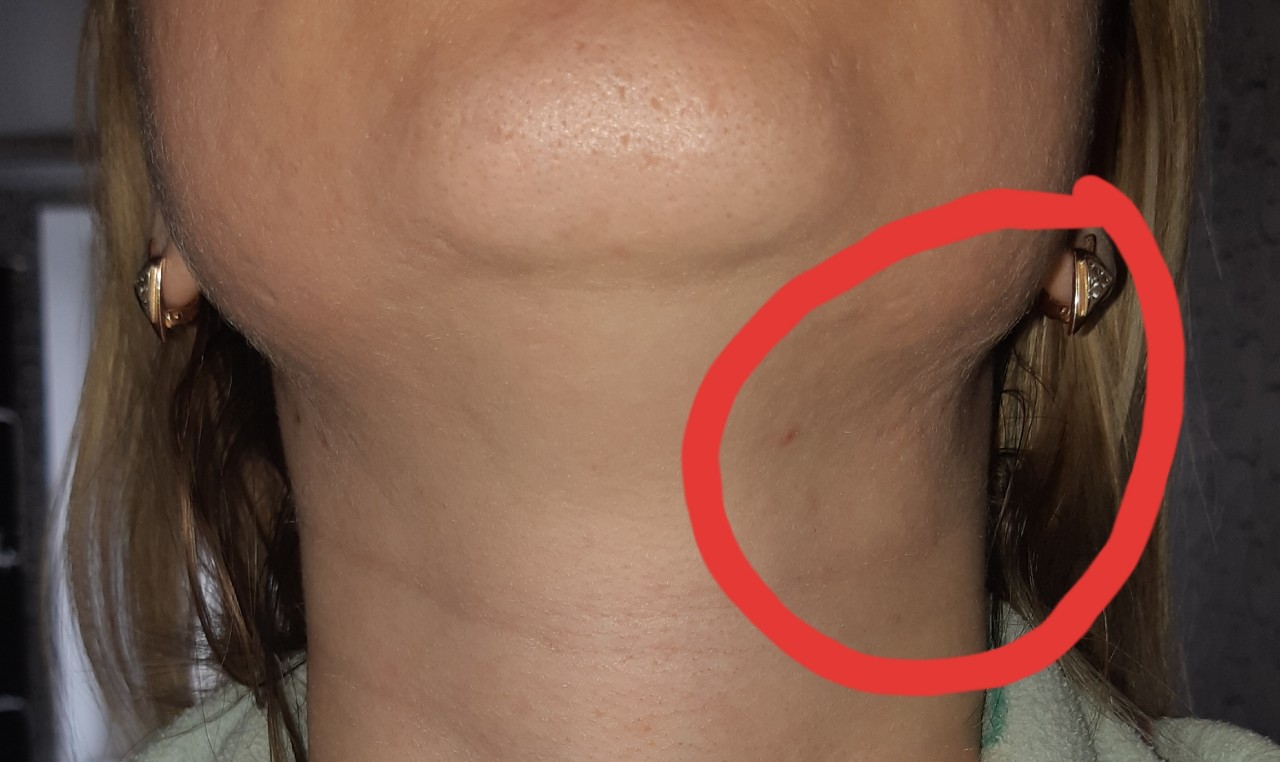 Это позволяет выявлять метастазы в лимфоузлы раньше, а лечить — эффективнее.
Это позволяет выявлять метастазы в лимфоузлы раньше, а лечить — эффективнее.
Лимфогенные метастазы
Основной “мишенью” метастазирования является область шеи, вернее, лимфоузлы шеи, через которые проходит лимфоток как от верхней части организма (голова, органы грудной полости, верхние конечности), так и от структур и органов нижней половины тела человека (органов брюшной полости, туловища, нижних конечностей).
Типичные пути метастазирования
Ввиду особенностей топографии лимфатической системы, наиболее частыми “маршрутами” лимфогенного метастазирования являются следующие:
- рак нижней губы, передних отделов языка и полости рта, верхней челюсти метастазирует, прежде всего, в подбородочные и подчелюстные лимфатические узлы;
- опухоли задних отделов языка, дна полости рта, глотки, гортани, щитовидной железы — в лимфатические узлы по ходу сосудисто-нервного пучка шеи;
- рак легких и рак молочной железы метастазирует в надключичную область, в лимфоузлы, расположенные снаружи от грудинно-ключично-сосцевидной мышцы.

Грибовидный метастаз рака легких в кожу плеча
- рак органов брюшной полости метастазирует в надключичную область, в лимфатические узлы, расположенные внутрь от грудино-ключично-сосцевидной мышцы, между и позади ее ножек
- метастазы рака желудка распространяются настолько показательно, что метастазы в каждую из мишеней имеют свою классификацию в зависимости от “мишени”: метастазы в лимфоузлы левую надключичную область (метастазы Вирхова, вирховские узлы), в лимфоузлы тазовой области (метастазы Шницлера, шницлеровские узлы), лимфоузлы подмышечной области (метастазы Айриша), метастаз в яичники (метастаз Крукенберга), в пупок (метастаз сестры Марии Джозеф)
Рак правого яичника (1) с метастазами в брюшной полости: метастазы в кишечнике (2), метастазы диафрагмы (3) и сальника (4)
Второе место по частоте сосредоточения лимфоузлов, в которые направляются метастазы, — подмышечная область. Их исследование требуется при наличии у пациента рака молочной железы, рака кожи туловища и верхних конечностей (в том числе, меланомы).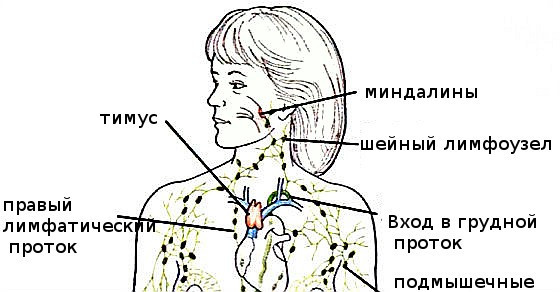
Метастазы в лимфоузлы паховой области дают злокачественные опухоли наружных половых органов, нижних конечностей, крестцово-ягодичной области.
Гематогенные метастазы
В отличие от лимфогенных, гематогенные метастазы чаще бывают множественными и располагаются на значительном удалении от первичной опухоли. Наиболее частые источники гематогенных метастазов в легких — злокачественные опухоли яичника, рак молочной железы, рак почек, остеосаркомы и саркомы мягких тканей. В печень часто метастазируют рак желудка и поджелудочной железы, рак прямой кишки, рак легкого, рак почек.
Признаки (симптомы) метастазов:
Для метастазов в различные “мишени” существуют характерные признаки, по которым врач или сам пациент могут определить наличие процесса метастазирования:
- лимфоузлы: лимфаденопатия;
- легкие : кашель, кровохарканье и одышка;
- печень: гепатомегалия (увеличение печени), тошнота и желтуха;
- кости: боль в костях, переломы пострадавших костей;
- головной мозг: неврологические симптомы, такие симптомы как головные боли, припадки и головокружение возникают позже.

И наоборот, метастазами в отдельные “органы-мишени” характеризуются группы локализаций, в которых с высокой вероятностью развивается первичная опухоль:
- сдавливание гортанного нерва (хриплая речь, шепот, изменение голоса) может свидетельствовать о первичной опухоли пищевода, щитовидной железы, легкого;
- боли в позвоночнике, костях таза и трубчатых костях — могут быть признаками метастазов рака молочной железы, щитовидной железы, простаты, рака легкого.
Рецидив опухоли
При наблюдении пациентов, получивших лечение по поводу злокачественного новообразования, следует обращать внимание не только на развитие возможных метастазов, но и на рецидив заболевания — возобновление роста из клеток опухоли, оставшихся после хирургического лечения или после лучевого лечения. Рецидив может начаться из одиночной опухолевой клетки. Как правило, рецидивы возникают после проведения радикального лечения, при котором применялись устаревшие технологии лучевого лечения (например, лучевая терапия без визуализации расположения опухолей и зон различных подводимых доз), хирургического вмешательства, выполненного в сокращенном объеме из-за особенностей расположения опухоли либо состояния пациента. Однако случаи, когда рецидив опухоли происходит из нескольких первичных очагов, расположенных в разных отделах одного органа (первичная множественность) — также встречаются.
Однако случаи, когда рецидив опухоли происходит из нескольких первичных очагов, расположенных в разных отделах одного органа (первичная множественность) — также встречаются.
Одной из задач наблюдения после проведенного лечения и является выявление вероятного рецидива. Именно поэтому пациентам категорически не рекомендуется игнорировать назначенные визиты в медицинский центр. Методы определения вероятного рецидива аналогичны тем, что используются при постановке первичного диагноза.
Однако задача по своевременному выявлению рецидивов опухоли должна решаться не только лечащим врачом. Как правило, первым замечает ранее перенесенные симптомы сам пациент. К сожалению, психологический аспект, заключающийся в непринятии пациентов вероятности повторения заболевания и связанного с этим лечения, приводит к несвоевременному обращению к онкологу.
Важную роль в ранней диагностике возможного рецидива опухолевого заболевания имеет внимание членов семьи, друзей и родственников пациента, получившего радикальное лечение. Такие симптомы, как слабость, увеличение лимфоузлов, местная болезненность, психические нарушения, депрессия и т.д. являются сигналом к внеплановому визиту к онкологу и проведению соответствующего обследования. Тем более, что многие опухоли и их метастазы имеют ряд характерных симптомов, например, отечность верхних конечностей у пациентки после лечения рака груди может быть связан не только с рубцеванием тканей подмышечной области после проведенной операции, но и симптомов роста метастазов в подмышечных лимфоузлах, лимфостаз в нижних конечностях у пациентки после радикального лечения рака шейки матки также может свидетельствовать о рецидиве заболевания или наличии метастазов.
Такие симптомы, как слабость, увеличение лимфоузлов, местная болезненность, психические нарушения, депрессия и т.д. являются сигналом к внеплановому визиту к онкологу и проведению соответствующего обследования. Тем более, что многие опухоли и их метастазы имеют ряд характерных симптомов, например, отечность верхних конечностей у пациентки после лечения рака груди может быть связан не только с рубцеванием тканей подмышечной области после проведенной операции, но и симптомов роста метастазов в подмышечных лимфоузлах, лимфостаз в нижних конечностях у пациентки после радикального лечения рака шейки матки также может свидетельствовать о рецидиве заболевания или наличии метастазов.
Реабилитация пациентов после лечения метастазов и рецидивов
Реабилитация пациента после лечения злокачественных опухолей — важная составляющая комплексной онкологической помощи. Правильная разработка и реализация плана по физиологической и психологической реабилитации — эта задача должна решаться одновременно с окончанием этапа лечения и началом наблюдения на предмет выявления возможных рецидивов или метастазов.
МРТ лимфоузлов в сети клиник «Поликлиника.ру»
Лимфоузлы в нашем организме выполняют роль своеобразного фильтра. При нарушении их функционирования могут возникнуть опасные патологические процессы. Самый информативный способ диагностики лимфоузлов — проведение магнитно-резонансной томографии. Рассмотрим, в каких случаях требуется сделать МРТ лимфоузлов.
Преимущества обследования лимфоузлов с помощью МРТ
Обследование лимфоузлов при помощи магнитно-резонансной томографии отличается высокой информативностью, ни одна другая процедура не способна настолько детально визуализировать их состояние. После проведения манипуляции можно получить объемные снимки в нескольких проекциях. Кроме того, результат можно получить в формате видео на цифровом носителе.
Другие преимущества МРТ:
- Диагностическая манипуляция абсолютно безболезненна и не вызывает неприятных ощущений.
- МРТ считается безопасной процедурой, не имеющей побочных эффектов.

- Если есть необходимость, специалист может назначать проведение МРТ лимфоузлов неоднократно, причем в течение короткого промежутка времени. Диагностика не связана с лучевой нагрузкой, поэтому даже ее частое проведение никак не отразится на здоровье.
- МРТ лимфоузлов не требует сложной подготовки, достаточно лишь соблюсти несколько рекомендаций доктора.
Данный ряд преимуществ делает процедуру МРТ одной из самых востребованных методик.
Показания к проведению МРТ
Обследование лимфоузлов проводят по показаниям врача. В большинстве случаев первоначально пациентов направляют на ультразвуковое исследование или компьютерную томографию, поскольку эти манипуляции дешевле и доступней (оборудование для проведения диагностических процедур есть в каждой современной клинике). Если при обследовании обнаружили новообразование или другую серьезную патологию — диагноз обязательно нужно проверить, проведя диагностику другим способом.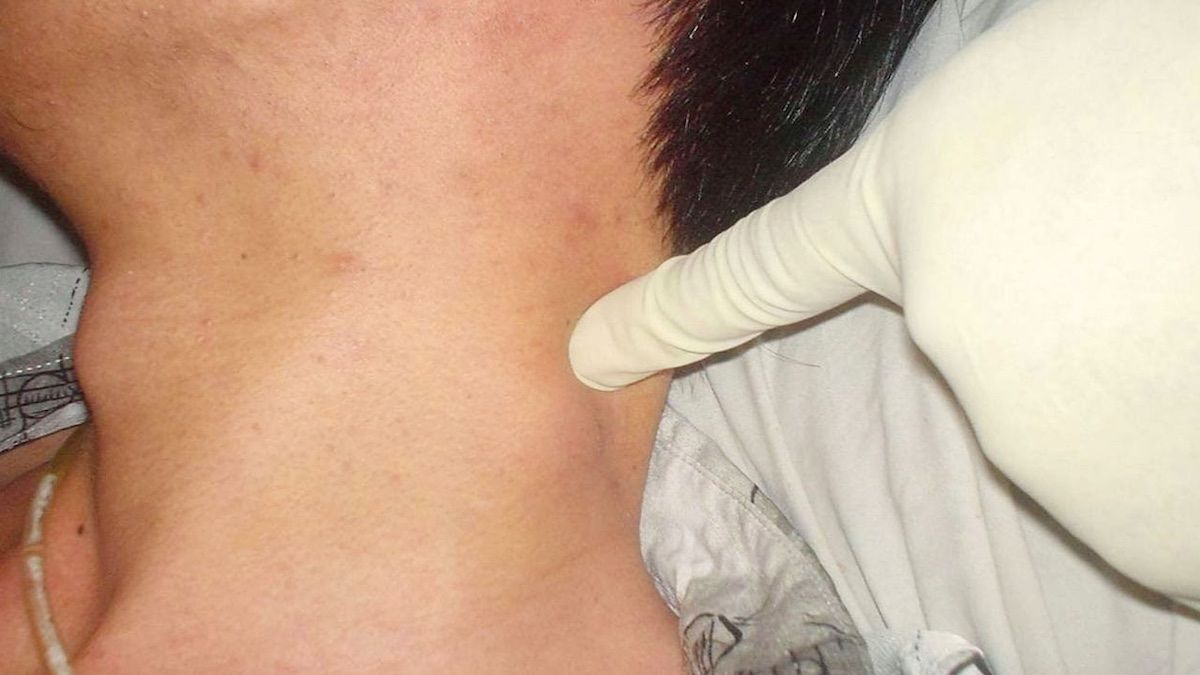
Кроме того, КТ и УЗИ не дают возможности рассмотреть структуру лимфоузлов послойно, поэтому иногда диагностика оказывается неинформативной и приходится обращаться к более информативному диагностическому методу — МРТ.
Рассмотрим, в каких случаях могут направить на обследование лимфоузлов:
- Явное увеличение лимфоузлов, независимо от локализации. Чаще всего приходится сталкиваться с воспалением лимфоузлов в области шеи или паха.
- Обследование лимфоузлов может быть назначено при заболеваниях, негативно влияющих на состояние иммунной системы: туберкулез, вирус иммунодефицита человека, мононуклеоз, красная волчанка и т.д.
- Пациент жалуется на ощущение инородного тела в гортани при глотании. Это может сопровождаться болезненностью и затрудненным дыханием.
- Плохие анализы крови на фоне высокой температуры.
- Подозрение на наличие новообразований.
Рекомендуется не откладывать проведение диагностики. Как только появились тревожащие симптомы, следует немедленно посетить доктора.
Как только появились тревожащие симптомы, следует немедленно посетить доктора.
Возможные противопоказания
Магнитно-резонансная томография доступна не для всех. Как и любая другая медицинское процедура, МРТ имеет определённые противопоказания:
- Кардиостимуляторы, зубные протезы, различные штифты и прочие изделия из металла. Наличие металлических предметов в теле пациента является абсолютным противопоказанием к процедуре, т.к. томограф может нагревать или смещать металлические элементы.
- Боязнь замкнутого пространства, некоторые патологии нервной системы. Сюда можно отнести все заболевания и отклонения, при которых пациент не способен лежать неподвижно в замкнутом пространстве в течение 30-40 минут.
- Если ваш вес превышает предельный показатель в 250 кг, вам предложат альтернативный метод исследования лимфоузлов.
- К относительным противопоказаниям можно отнести период беременности (первый триместр). Диагностика в данном случае может проводиться только по решению врача, если есть подозрение на опасные для жизни матери или младенца патологические процессы.

Если назначена контрастная томография, к списку ограничений прибавятся:
- Индивидуальная непереносимость контрастных препаратов.
- Почечная или печеночная недостаточность.
- Аллергическая реакция.
Требуется ли подготовка?
Проведение магнитно-резонансной томографии не требует сложной подготовки, однако для высокой информативности требуется соблюдение некоторых факторов:
- Перед диагностикой лимфоузлов нет необходимости соблюдать какую-либо диету, но за 4-5 часов до обследования следует отказаться от еды. Если планируется магнитно-резонансная томография с контрастированием — примерно за два часа выпейте сладкий чай, чтобы не возникло тошноты или головокружения при введении инъекционных препаратов.
- Откажитесь от алкоголя за 2-3 суток до процедуры, а от курения — хотя бы за пару часов до диагностики.
- В ходе магнитно-резонансной томографии нужно лежать в неподвижном состоянии около 40 минут, поэтому перед диагностикой не пейте много воды и заранее опорожните мочевой пузырь.

- В томографе нельзя находиться в одежде с металлическими вставками. По этой причине нужно взять с собой запасную одежду.
Как происходит диагностика?
Для проведения магнитно-резонансной томографии требуется переодеться в одноразовую одежду (если клиника их предоставляет) или в свободную домашнюю одежду без металлических деталей. Далее нужно лечь на спину на выдвижной стол. Если предстоит контрастная томография, врач введет контрастное вещество в вену. Для того чтобы вы могли сохранять неподвижное состояние внутри капсулы, специалист фиксирует ноги, руки и голову с помощью ремешков. Обычно диагностическая манипуляция занимает не более 40 минут. По окончании процедуры остается только дождаться расшифровки результатов. Это занимает примерно около часа.
Магнитно-резонансная томография лимфоузлов обычно хорошо переносится и не вызывает дискомфортных ощущений. Однако при сканировании слышен громкий ритмичный шум. Если вам это мешает — можно воспользоваться шумоизоляционными наушниками или берушами, на ваше усмотрение.
Используют ли контрастное вещество?
Если магнитно-резонансная томография проводится при воспалительного процессе лимфоузлов — диагностика может осуществляться в стандартном режиме, то есть без использования контрастных препаратов. Чаще всего контраст требуется в том случае, если у врача есть подозрение на наличие новообразований или же если есть необходимость рассмотреть сосуды.
Интерпретация результатов
В случае, если при обследовании не выявлено каких-либо отклонений, в заключении обычно указывается такая информация:
«Структура лимфоузлов равномерная, не имеет посторонних включений, просветы лимфатических каналов чистые, контуры чётко просматривается, размеры соответствуют норме».
При обнаружении патологических процессов в заключении прописывают описание отклонений. Чаще всего удается диагностировать различные воспалительные процессы, лимфаденит, травматические повреждения оболочки узла, капсулы, внутренних структур, врождённые аномалии и генетические дефекты: гипоплазия лимфоузлов, лимфангиопания, доброкачественные и злокачественные опухолеобразующие процессы: лимфангиома, лимфосаркома, лимфогранолематоз.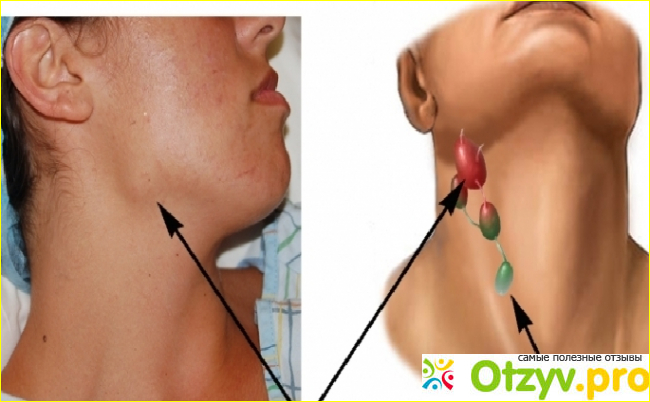
Обратите внимание, что отклонения от нормы могут не быть признаком болезни. Не пытайтесь самостоятельно интерпретировать результаты обследования – обратитесь для этого к лечащему врачу!
Рак груди, диагностика 0, 1, 2, 3, 4 стадии
Рак молочной железы. Симптомы и признаки
Причины возникновения рака молочной железы
Стадии рака молочной железы
Диагностика рака молочной железы
Лечение рака молочной железы
Лечение рака молочной железы на различных стадиях
Хирургическое лечение рака молочной железы
Лучевая терапия при раке молочной железы
Химиотерапия при раке молочной железы
Гормонотерапия при раке молочной железы
Таргетная терапия рака молочной железы
Паллиативное лечение рака молочной железы
Прогнозируемые результаты и профилактика
Выявление рака молочной железы на ранних стадиях дает больше шансов пациентке на полное выздоровление. Обнаружить рак молочной железы на 0 и 1 стадиях самостоятельно довольно сложно из-за небольших размеров новообразования, потому так важны регулярные обследования у специалистов и скрининговые методы обследования.
Диагностика 0 и 1 стадии
Основным методом ранней диагностики является УЗИ молочных желез и маммография (рентгенография молочных желез c помощью специального аппарата), кроме того в качестве скриннингового исследования используется магнитно-резонансная томография. Окончательный диагноз устанавливается на основании аспирационной биопсии опухоли, сторожевых или перифирических лимфоузлов с дальнейшим гистологическим и иммуногистохимическим анализом. После постановки диагноза для разработки схемы лечения определяется уровень экспрессии рецепторов гормонов, проводится FISH-тест для выявления HER2-позитивных опухолей (HER2 — белок, способный влиять на рост раковых клеток).
Признаки 1 стадии рака груди:
- Размер опухоли менее 2 см.
- Прилегающие к опухоли ткани и органы не затронуты, метастазы в лимфоузлы отсутствуют.
Диагностика 2 стадии рака молочной железы
Характерными признаками 2 стадии заболевания являются:размер опухоли до 5 см.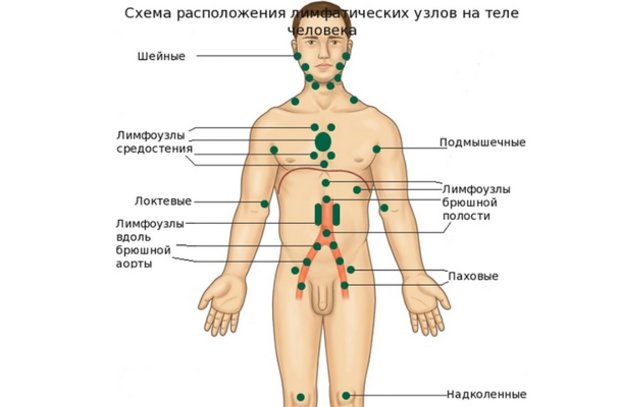 , отмечается вовлечение в патологический процесс лимфатических узлов подмышечной зоны с пораженной стороны. Данную стадию рака считают ранней, за исключением случаев, когда метастазы уже поразили множество лимфоузлов. Тогда ее относят к более поздним формам заболевания. Когда лимфоузлы начинают образовывать спайки между собой и с прилегающими тканями, теряя подвижность, можно говорить о вступлении в 3-ю стадию заболевания.
, отмечается вовлечение в патологический процесс лимфатических узлов подмышечной зоны с пораженной стороны. Данную стадию рака считают ранней, за исключением случаев, когда метастазы уже поразили множество лимфоузлов. Тогда ее относят к более поздним формам заболевания. Когда лимфоузлы начинают образовывать спайки между собой и с прилегающими тканями, теряя подвижность, можно говорить о вступлении в 3-ю стадию заболевания.
2 стадия подразделяется на категории А и В.
На стадии 2А размер опухоли не превышает 2 см, отмечается метастатическое поражение от 1 до 3-х лимфоузлов подмышечной зоны. Еще один вариант — размер опухоли от 2 до 5 см., но лимфоузлы не поражены.
При стадии 2В опухоль не больше 5 см в диаметре, в процесс вовлечены 1-3 подмышечных лимфоузла, либо размер опухоли превышает 5 см., но поражения лимфоузлов нет.
Опухоль, размер которой превышает 2 см, может быть обнаружена при прощупывании. Потому так важно ежемесячное самообследование женщины. Регулярное посещение врача-маммолога и проведение контрольных обследований может способствовать выявлению злокачественного образования на еще более раннем этапе.
Если первичный диагноз рак молочной железы установлен, проводится расширенная комплексная диагностика, включая компьютерную томографию. Выясняется распространенность процесса в молочной железе и за ее пределами. Устанавливается окончательный диагноз и стадия заболевания, чувствительность опухоли к гормонам, химиотерапевтическим и таргетным препаратам.
3 стадия рака молочной железы
На 3 стадии может отмечаться поражение сразу нескольких лимфоузлов подмышечной области, сливающихся между собой и с прилегающими тканями в малоподвижные конгломераты. Метастазы в отдаленные органы еще отсутствуют. Третью стадию также принято называть местно-распространенным раком молочной железы.
Согласно международной системе ТNM выделяют 3 подкатегории данной стадии:
- Стадия 3А. Размер опухоли превышает 5 см в диаметре, поражены 1-3 подмышечных лимфоузла. Еще один вариант — опухоль меньшего размера, но при этом пораженные метастазами лимфоузлы спаянны между собой и с окружающими тканями;
- Стадия 3В.
 Опухоль проросла в близлежащие ткани (грудные мышцы, кожные покровы). Размер образования на этом этапе может быть любым. Метастазы в лимфоузлы подмышечной зоны могут отсутствовать, либо могут быть поражены несколько из них. К стадии 3В причисляют и довольно редкую форму заболевания — воспалительный рак молочной железы. Он характеризуется крайне агрессивным течением.
Опухоль проросла в близлежащие ткани (грудные мышцы, кожные покровы). Размер образования на этом этапе может быть любым. Метастазы в лимфоузлы подмышечной зоны могут отсутствовать, либо могут быть поражены несколько из них. К стадии 3В причисляют и довольно редкую форму заболевания — воспалительный рак молочной железы. Он характеризуется крайне агрессивным течением. - Стадия 3С. Опухоль может быть любого размера, но злокачественный процесс уже затронул большое количество лимфоузлов. На данной стадии заболевания могут быть поражены более 10 подмышечных лимфоузлов, затронуты надключичные и подключичные лимфоузлы, а также узлы, расположенные в толще груди и в области шеи.
Чаще всего третья стадия выявляется у женщин, которые уже проходят лечение рака молочной железы 1 или 2 стадии. Степень распространенности заболевания и его стадия определяются с помощью рентгенографии грудной клетки, магнитно-резонансной и компьютерной томографии, позитронно-эмиссионной томографии (ПЭТ, ПЭТ/КТ), сцинтиграфии костной системы и пр.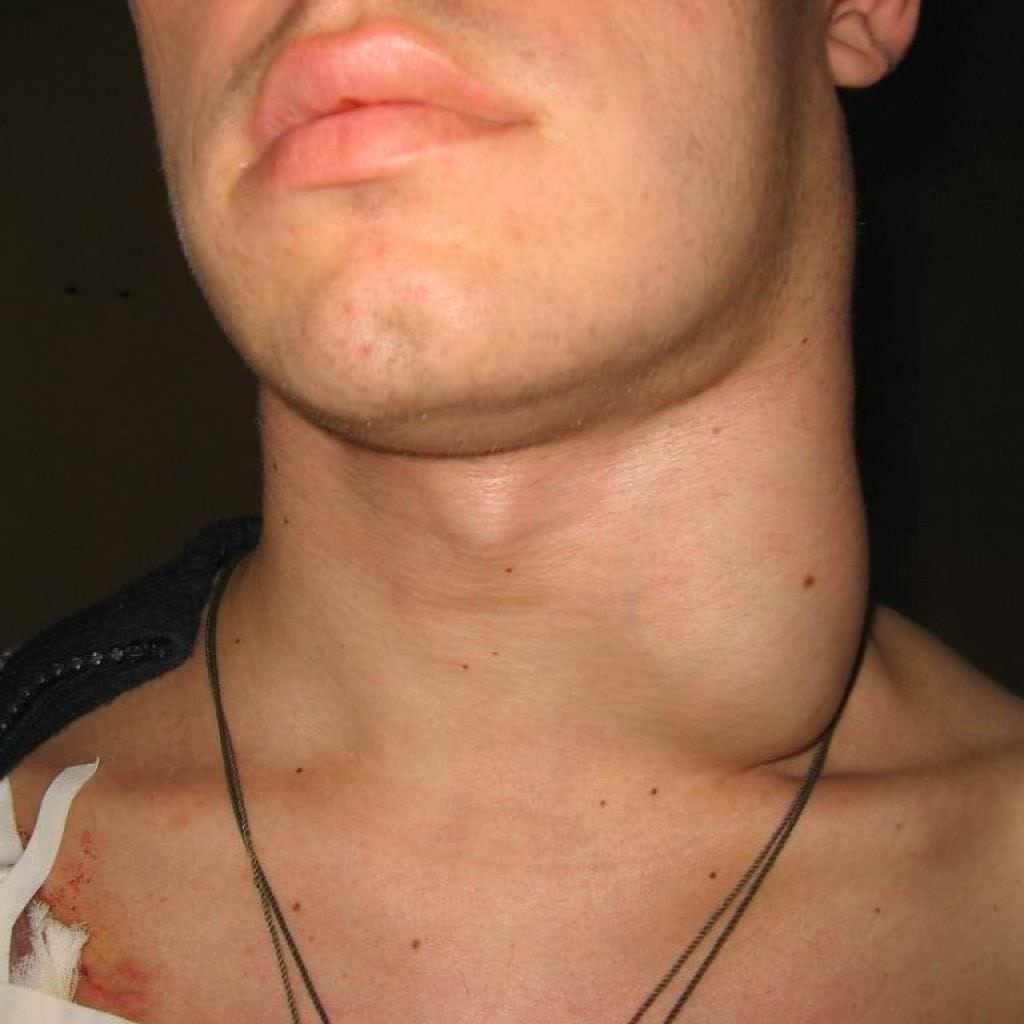
4 стадия рака груди
На 4 стадии происходит метастазирование опухоли в отдаленные органы и ткани. Чаще всего метастазы поражают легкие, печень, надпочечники, кости, головной мозг.
Несмотря на это, при условии активной борьбы с заболеванием, женщина имеет шанс продлить свою жизнь на годы. Современные методы лечения способны добиться значительного улучшения качества жизни пациента даже на поздних стадиях рака.
Диагностика и лечение опухоли шейного узла, подозрительной на злокачественное новообразование: алгоритмический подход
Цель . Представить современный алгоритм, включающий последние достижения в области диагностики и лечения. Метод . Был проведен поиск в Medline / Pubmed для выявления релевантных исследований, опубликованных на английском языке с 1990 по 2008 годы. Были выявлены только клинические исследования, которые использовались в качестве основы для диагностического алгоритма. Результаты . Приемлемая литература предоставила только данные наблюдений. Подавляющее большинство шейных узлов из оккультных первичных оболочек (> 90%) представляют собой SCC с высокой частотой встречаемости среди мужчин среднего возраста. Курение и злоупотребление алкоголем являются важными факторами риска. Пациенты из Азии и Северной Африки с метастазами в шейные лимфоузлы подвержены риску развития скрытой карциномы носоглотки. Остальные — аденокарцинома, недифференцированная карцинома, меланома, карцинома щитовидной железы и карцинома из клеток Меркеля. Тонкоигольная аспирационная цитология (FNAC) достигает чувствительности и специфичности 81% и 100% соответственно и играет важную роль в качестве второго диагностического шага после рутинного ЛОР-зеркального и / или эндоскопического обследования.ФДГ-ПЭТ / КТ оказались полезными для выявления скрытых первичных карцином головы и шеи, особенно при использовании в качестве ориентира перед панендоскопией, и могут побудить к принятию клинических решений, связанных с лечением, до 60% случаев. Заключение . Хотя отчеты о диагностическом процессе предлагают в основном описательные исследования, текущей информации кажется достаточно, чтобы сформулировать диагностический алгоритм, способствующий более систематическому диагностическому подходу, предотвращающему ненужные шаги.
Подавляющее большинство шейных узлов из оккультных первичных оболочек (> 90%) представляют собой SCC с высокой частотой встречаемости среди мужчин среднего возраста. Курение и злоупотребление алкоголем являются важными факторами риска. Пациенты из Азии и Северной Африки с метастазами в шейные лимфоузлы подвержены риску развития скрытой карциномы носоглотки. Остальные — аденокарцинома, недифференцированная карцинома, меланома, карцинома щитовидной железы и карцинома из клеток Меркеля. Тонкоигольная аспирационная цитология (FNAC) достигает чувствительности и специфичности 81% и 100% соответственно и играет важную роль в качестве второго диагностического шага после рутинного ЛОР-зеркального и / или эндоскопического обследования.ФДГ-ПЭТ / КТ оказались полезными для выявления скрытых первичных карцином головы и шеи, особенно при использовании в качестве ориентира перед панендоскопией, и могут побудить к принятию клинических решений, связанных с лечением, до 60% случаев. Заключение . Хотя отчеты о диагностическом процессе предлагают в основном описательные исследования, текущей информации кажется достаточно, чтобы сформулировать диагностический алгоритм, способствующий более систематическому диагностическому подходу, предотвращающему ненужные шаги.
1.Введение
Пациенты с подозрительной опухолью на шее проходят регулярный осмотр. Подавляющее количество возможных заболеваний, связанных с опухолью шеи, делает чрезвычайно важным соблюдение строгого протокола для постановки правильного диагноза. В противном случае это может привести к значительной задержке диагностики [1].
Метастазы в шейный узел из неизвестного первичного очага (UPS) являются частью «рака неизвестного первичного происхождения», при котором первичная опухоль может оставаться неизвестной в течение всей жизни пациента, несмотря на тщательное диагностическое обследование [2].Это клиническое заболевание может развиваться в результате полной инволюции первичной опухоли или в результате генетического воздействия, что способствует росту метастазов по сравнению с ростом первичной опухоли [3]. Хотя примерно одна треть метастазов от UPS обнаруживается в лимфатических узлах [4], частота шейных узлов от UPS составляет только 1,7–5,5% от всех карцином головы и шеи в больших сериях [1, 5, 6]. Более 90% метастазов в шею составляют плоскоклеточный рак (SCC) [7], тогда как аденокарцинома, недифференцированная карцинома и другие злокачественные новообразования (например.g., карцинома щитовидной железы, меланома) реже встречаются в западном мире. Недифференцированные карциномы чаще встречаются в странах с высокой распространенностью карцином носоглотки.
Более 90% метастазов в шею составляют плоскоклеточный рак (SCC) [7], тогда как аденокарцинома, недифференцированная карцинома и другие злокачественные новообразования (например.g., карцинома щитовидной железы, меланома) реже встречаются в западном мире. Недифференцированные карциномы чаще встречаются в странах с высокой распространенностью карцином носоглотки.
2. Метод
В базе данных Medline / Pubmed был выполнен поиск с использованием шейного узла, шейной аденопатии, неизвестного первичного, скрытого первичного и метастазов в качестве поисковых терминов для выявления соответствующих исследований, опубликованных на английском языке с 1990 по 2008 год. Из 226 выбранных статей 34 соответствующих статьи были отобраны после просмотра тезисов двумя опытными хирургами головы и шеи, ядерным врачом и радиотерапевтом.Были идентифицированы только клинические описательные исследования. Эти и две голландские публикации [1, 8] были использованы в качестве основы для диагностического алгоритма. Рекомендации, содержащиеся в данной статье, достигают уровня доказательности IV (мнение экспертов).
Рекомендации, содержащиеся в данной статье, достигают уровня доказательности IV (мнение экспертов).
2.1. Первоначальное диагностическое обследование подозрительной опухоли на шее
Неопластическая природа должна рассматриваться в первую очередь у пациентов старше 40 лет, особенно у тех, кто в анамнезе злоупотреблял алкоголем и много курил. Также важны расовые черты: массы на верхних уровнях шеи у азиатских, североафриканских и индийских пациентов часто связаны со скрытой карциномой носоглотки [10] и ротоглотки / полости рта [11] соответственно.
Метастазы в узел могут быть обнаружены на каждом уровне шеи (рис. 1), причем метастазы от UPS чаще всего обнаруживаются на уровне II [1, 5, 12, 13]. Шейные узлы из UPS представлены двусторонне в 10% случаев [12, 14]. В общем, узлы на уровнях I – III связаны с предположительно первичным SCC, расположенным в слизистой оболочке верхних отделов пищеварительного тракта [15–17], тогда как узлы на уровнях IV и Vb чаще возникают из проксимальных отделов пищевода и карциномы щитовидной железы, но могут также происходят из отдаленных органов тела, часто содержащих адено- или крупноклеточную недифференцированную карциному (LCUC). Лимфатические узлы с аденокарциномой часто сопровождаются множественными метастазами, такими как легкие, печень и кости, как часть синдрома CUP [18, 19]. Лимфатические узлы на уровне IIb и Va более типичны для рака носоглотки. Узлы в околоушной области чаще всего возникают из-за рака кожи, и их следует отличать от первичных околоушных опухолей, а метастазы I уровня — от первичного рака подчелюстной железы. Узлы, содержащие меланому, могут возникать на каждом уровне шеи, часто затрагивая поверхностные, затылочные лимфатические узлы, уровень V и околоушные лимфатические узлы [20].
Лимфатические узлы с аденокарциномой часто сопровождаются множественными метастазами, такими как легкие, печень и кости, как часть синдрома CUP [18, 19]. Лимфатические узлы на уровне IIb и Va более типичны для рака носоглотки. Узлы в околоушной области чаще всего возникают из-за рака кожи, и их следует отличать от первичных околоушных опухолей, а метастазы I уровня — от первичного рака подчелюстной железы. Узлы, содержащие меланому, могут возникать на каждом уровне шеи, часто затрагивая поверхностные, затылочные лимфатические узлы, уровень V и околоушные лимфатические узлы [20].
При обнаружении подозрительного узла требуется точное обследование слизистой оболочки верхних отделов пищеварительного тракта с помощью зеркального осмотра и / или волоконно-оптической или жесткой эндоскопии, а также (бимануальная) пальпация ротоглотки и рта. Если это приводит к обнаружению первичной карциномы, могут быть предприняты дополнительные специальные диагностические меры. Если первичная опухоль не обнаружена, следующим этапом диагностики является тонкоигольная аспирационная цитология (FNAC) узла, проводимая опытным цитологом или хирургом. Если к поражению труднее подойти или цитология не является диагностической, необходимо провести тонкоигольную аспирационную цитологию под контролем УЗИ (USFNAC).
Если к поражению труднее подойти или цитология не является диагностической, необходимо провести тонкоигольную аспирационную цитологию под контролем УЗИ (USFNAC).
2.2. Оценка гистопатологических характеристик
Метастазы в шею представлены в основном твердыми, твердыми массами, но отдельная подгруппа метастатических узлов представлена в виде кистозных масс, часто связанных с карциномой щитовидной железы, за которой следует SCC и злокачественная меланома [21]. Goldenberg et al. [22] отметили, что некоторые SCC миндалины с большей вероятностью вызывают кистозные метастазы.Сегодня сделан вывод, что так называемые «бранхиогенные карциномы» представляют собой кистозные изменения в метастазах шеи вместо бранхиогенной карциномы. Недавно была идентифицирована подгруппа пациентов с кистозными массами лимфатических узлов, связанными с ПКР, у которых часто отсутствуют классические факторы риска ПКР [23]. Присутствие HPV может быть обнаружено в материале FNAC [24] и направляет поиск первичного рака, возникающего в ротоглотке. Однако кистозные образования часто приводят к отрицательным и вводящим в заблуждение результатам FNAC, указывая на повторные FNAC под контролем УЗИ из твердых частей в кистах [8, 25].В целом, для FNAC сообщается о высокой чувствительности и процентной специфичности 81% и 100% соответственно, что позволяет клиницисту быть уверенным в злокачественности клинически подозрительного поражения [26–29], но более низкие проценты специфичности (57%) также имеют найдено [30]. Cheng и Dorman [26] пришли к выводу, что точность диагностики повышается с опытом и хорошим взаимодействием между цитопатологом и клиницистом. Только повторяющиеся отрицательные или недиагностические FNAC являются показанием для послеоперационной, эксцизионной или (под визуальным контролем) биопсии с истинным разрезом.Хотя прямое влияние биопсии шейного узла на рецидив опухоли не было продемонстрировано [31], мы по-прежнему не рекомендуем выполнять инцизионную биопсию из-за неблагоприятного воздействия на последующие операции на шее за счет образования рубца.
Однако кистозные образования часто приводят к отрицательным и вводящим в заблуждение результатам FNAC, указывая на повторные FNAC под контролем УЗИ из твердых частей в кистах [8, 25].В целом, для FNAC сообщается о высокой чувствительности и процентной специфичности 81% и 100% соответственно, что позволяет клиницисту быть уверенным в злокачественности клинически подозрительного поражения [26–29], но более низкие проценты специфичности (57%) также имеют найдено [30]. Cheng и Dorman [26] пришли к выводу, что точность диагностики повышается с опытом и хорошим взаимодействием между цитопатологом и клиницистом. Только повторяющиеся отрицательные или недиагностические FNAC являются показанием для послеоперационной, эксцизионной или (под визуальным контролем) биопсии с истинным разрезом.Хотя прямое влияние биопсии шейного узла на рецидив опухоли не было продемонстрировано [31], мы по-прежнему не рекомендуем выполнять инцизионную биопсию из-за неблагоприятного воздействия на последующие операции на шее за счет образования рубца. В случае лимфоидной пролиферации анализ аспирата, собранного в среде RPMI, с помощью флуоресцентно-активированного клеточного сортировщика (FACS) помогает отличить реактивные лимфатические узлы от НХЛ с моноклональной пролиферацией лимфоидных клеток. Этот метод менее инвазивен, чем биопсия свежих лимфатических узлов, и дает аналогичный результат.Однако для окончательной классификации НХЛ необходимо полное удаление (свежего) лимфатического узла.
В случае лимфоидной пролиферации анализ аспирата, собранного в среде RPMI, с помощью флуоресцентно-активированного клеточного сортировщика (FACS) помогает отличить реактивные лимфатические узлы от НХЛ с моноклональной пролиферацией лимфоидных клеток. Этот метод менее инвазивен, чем биопсия свежих лимфатических узлов, и дает аналогичный результат.Однако для окончательной классификации НХЛ необходимо полное удаление (свежего) лимфатического узла.
2.3. FNAC: плоскоклеточная карцинома
Цитологическая диагностика ПКР и отрицательные результаты рутинных ЛОР и кожных обследований требуют точной панендоскопии под общей анестезией слизистой оболочки верхних отделов пищеварительного тракта. Можно посоветовать, чтобы перед эндоскопией проводился специальный процесс визуализации, состоящий либо из МРТ (толщина среза 3-4 мм), либо из FDG-PET (/ CT) для повышения эффективности процедуры [32–35].Положительные прогностические значения варьируются от 88% до 62% для FDG-PET и традиционной визуализации (CT и / или MRI) соответственно [36]. Ранние исследования с помощью FDG-PET показали неоднозначные или разочаровывающие результаты обнаружения скрытых первичных опухолей [37–39]. Постоянные технические улучшения в разрешении и чувствительности ПЭТ-изображений, а также интеграции с КТ [40] привели к повышению клинической ценности. В недавних публикациях было показано, что FDG-PET выявляет скрытые первичные очаги рака примерно в 30% случаев после отрицательного клинического и радиологического обследования [41, 42], включая панендоскопию [43].При реализации положительной прогностической ценности FDG-PET кажется полезным только примерно у 25% пациентов. Оптимальным местом для ФДГ-ПЭТ в диагностическом алгоритме, по-видимому, является до панендоскопии, чтобы избежать ложноположительных результатов из-за предшествующих биопсий [41] и повысить эффективность панендоскопии за счет проведения биопсии на основе результатов ПЭТ [43] . Кроме того, FDG-PET как процедура на всем теле также может улучшить стадирование, демонстрируя скрытое региональное и метастатическое заболевание [39, 41].
Ранние исследования с помощью FDG-PET показали неоднозначные или разочаровывающие результаты обнаружения скрытых первичных опухолей [37–39]. Постоянные технические улучшения в разрешении и чувствительности ПЭТ-изображений, а также интеграции с КТ [40] привели к повышению клинической ценности. В недавних публикациях было показано, что FDG-PET выявляет скрытые первичные очаги рака примерно в 30% случаев после отрицательного клинического и радиологического обследования [41, 42], включая панендоскопию [43].При реализации положительной прогностической ценности FDG-PET кажется полезным только примерно у 25% пациентов. Оптимальным местом для ФДГ-ПЭТ в диагностическом алгоритме, по-видимому, является до панендоскопии, чтобы избежать ложноположительных результатов из-за предшествующих биопсий [41] и повысить эффективность панендоскопии за счет проведения биопсии на основе результатов ПЭТ [43] . Кроме того, FDG-PET как процедура на всем теле также может улучшить стадирование, демонстрируя скрытое региональное и метастатическое заболевание [39, 41]. В целом добавление ФДГ-ПЭТ может побудить к принятию клинических решений, связанных с лечением, до 60% случаев [43].Также была признана ценность отрицательного сканирования FDG-PET. У большинства пациентов без признаков первичной первичной опухоли на FDG-PET никогда не разовьется клинически распознаваемая первичная опухоль, особенно у тех, у кого также есть отрицательные результаты панендоскопии и МРТ [42, 44]. Ложноотрицательные и ложноположительные результаты ФДГ-ПЭТ имеют место, особенно в области миндалин, где физиологическое воспаление может скрывать метаболическую активность опухоли [45]. Следовательно, FDG-PET (/ CT) имеет место на ранней стадии диагностического алгоритма для обнаружения неизвестных первичных опухолей головы и шеи, но не может исключить необходимость панендоскопии с биопсией для выявления скрытых первичных опухолей [42].В то время как МРТ и / или ПЭТ / КТ являются предпочтительным исследованием перед панендоскопией, КТ-сканирование следует признать приемлемой альтернативой для тех клиницистов, которые не имеют доступа к этим методам визуализации.
В целом добавление ФДГ-ПЭТ может побудить к принятию клинических решений, связанных с лечением, до 60% случаев [43].Также была признана ценность отрицательного сканирования FDG-PET. У большинства пациентов без признаков первичной первичной опухоли на FDG-PET никогда не разовьется клинически распознаваемая первичная опухоль, особенно у тех, у кого также есть отрицательные результаты панендоскопии и МРТ [42, 44]. Ложноотрицательные и ложноположительные результаты ФДГ-ПЭТ имеют место, особенно в области миндалин, где физиологическое воспаление может скрывать метаболическую активность опухоли [45]. Следовательно, FDG-PET (/ CT) имеет место на ранней стадии диагностического алгоритма для обнаружения неизвестных первичных опухолей головы и шеи, но не может исключить необходимость панендоскопии с биопсией для выявления скрытых первичных опухолей [42].В то время как МРТ и / или ПЭТ / КТ являются предпочтительным исследованием перед панендоскопией, КТ-сканирование следует признать приемлемой альтернативой для тех клиницистов, которые не имеют доступа к этим методам визуализации.
В процессе тщательного обследования слизистой оболочки следует иметь в виду, что в западном мире основание языка и область миндалин являются предпочтительными участками для укрытия скрытого поверхностно растущего первичного ПКР [16], тогда как в Азии это носоглотка.Подозрительные результаты клинического осмотра или визуализации могут направлять биопсию для патологического подтверждения первичной карциномы. В случае нормального макроскопического вида всей слизистой оболочки рекомендуется выполнить дополнительную тонзиллэктомию [46], поскольку на этом участке выявляется примерно четверть первичных опухолей [34, 47–49]. Для пациентов с отрицательными результатами эндоскопии и визуализации может возникнуть сомнение, следует ли рекомендовать ипсилатеральную тонзиллэктомию и слепую биопсию основания языка, носоглотки и грушевидной пазухи [42, 44].Из литературы неясно, была ли двусторонняя тонзиллэктомия признана стандартной процедурой при раке неизвестного первичного происхождения [50]. Скорость контралатерального распространения метастатического рака из скрытых поражений миндалин приближается к 10% [51]. По этой причине можно рекомендовать двустороннюю тонзиллэктомию, не теряя времени на адекватное лечение.
Скорость контралатерального распространения метастатического рака из скрытых поражений миндалин приближается к 10% [51]. По этой причине можно рекомендовать двустороннюю тонзиллэктомию, не теряя времени на адекватное лечение.
При описанном выше алгоритмическом подходе (Рисунки 2 (a) и 2 (b)) только 2% злокачественных новообразований головы и шеи будут окончательно классифицированы как происходящие из неизвестного первичного очага в области головы и шеи [1].
Рост числа случаев ПКР кожи во всем мире увеличивает вероятность того, что врачи могут также столкнуться с регионарными узловыми метастазами этого типа рака кожи в околоушной железе и верхних уровнях шеи [52]. Следовательно, следует тщательно обследовать такие области высокого риска, как уши и кожа головы. Если шейные узлы обнаруживаются на уровнях Va и Vb, следует также провести обследование кожи шеи и туловища. Карцинома из клеток Меркеля, хотя и встречается редко, является еще одним агрессивным кожным злокачественным новообразованием, половина случаев которого проявляется в основном в голове и шее с высокой склонностью к метастазам в шейные лимфоузлы [53].
Отсутствие точного местоположения первичной опухоли создает огромную дилемму, особенно в отношении того, все ли потенциальные первичные очаги опухоли нужно лечить лучевой терапией [34, 47, 54]. Теоретически лучевая терапия может проводиться только на пораженную ипсилатеральную шейку, на предполагаемые первичные участки и пораженную шею или на двустороннюю шею и потенциальные первичные участки. Все опубликованные исследования по этой теме носят ретроспективный характер. Однако некоторые из этих работ предполагают, что включение обширного облучения в кандидаты первичных участков и на двустороннюю шею приводит к меньшим локорегиональным нарушениям по сравнению с только ипсилатеральным облучением шеи [5, 41, 55].Обобщая имеющиеся ретроспективные литературные данные, Nieder et al. [34] пришли к выводу, что пациенты, получавшие узловую резекцию и двустороннее облучение шеи, включая потенциальные первичные участки слизистой оболочки, имели лучший локорегиональный контроль, чем хирургия шеи с использованием ипсилатерального облучения или только лучевой терапии. С другой стороны, некоторые ретроспективные исследования в одном учреждении показали, что облучение только ипсилатеральной шеи не было связано со снижением выживаемости или более высокой частотой появления первичных оболочек слизистой оболочки [5, 56–58].Смешивающим фактором в этих сериях может быть тот факт, что согласно сообщениям об одностороннем облучении только шеи, значительная часть (ипсилатеральных) участков слизистой оболочки могла получить облучение из-за использования неконформных методов облучения в прошлом.
С другой стороны, некоторые ретроспективные исследования в одном учреждении показали, что облучение только ипсилатеральной шеи не было связано со снижением выживаемости или более высокой частотой появления первичных оболочек слизистой оболочки [5, 56–58].Смешивающим фактором в этих сериях может быть тот факт, что согласно сообщениям об одностороннем облучении только шеи, значительная часть (ипсилатеральных) участков слизистой оболочки могла получить облучение из-за использования неконформных методов облучения в прошлом.
Нет прямых сравнительных данных об использовании ипсилатерального облучения слизистой оболочки (например, миндалин или латерализованного основания языка) с обширным двусторонним облучением слизистой оболочки с целью предотвращения возникновения первичных опухолей.Однако некоторые из ранее цитированных [5, 56–58] серий облучения шеи на ипсилатеральной стороне (которые также будут включать ипсилатеральное облучение слизистой оболочки) не сообщают об увеличении частоты появления первичных опухолей по сравнению с обширным облучением.
Одной из очевидных опасений обширного облучения является развитие токсичности для нормальных тканей, включая длительную ксеростомию, которая может значительно снизить качество жизни [59]. Современные методы лучевой терапии, такие как IMRT, могут решить некоторые из этих проблем и привести к сохранению (одной) слюнных желез.Следует тщательно взвесить различные методы лечения, такие как только операция на шее [(выборочное) рассечение шеи], комплексное облучение двусторонних шейных узлов по сравнению с облучением ипсилатеральной шеи вместе с предполагаемыми первичными участками, иссечение узлов или выборочное рассечение шеи с последующей лучевой терапией или первичным химиолучевым лечением с резервным рассечением шеи.
Учитывая токсичность, индивидуально подобранный для пациента подход к лечению, состоящий из ипсилатерального облучения, может быть применен только в случае благоприятного заболевания шеи после рассечения шеи (например,г., pN1 без экстранодального расширения).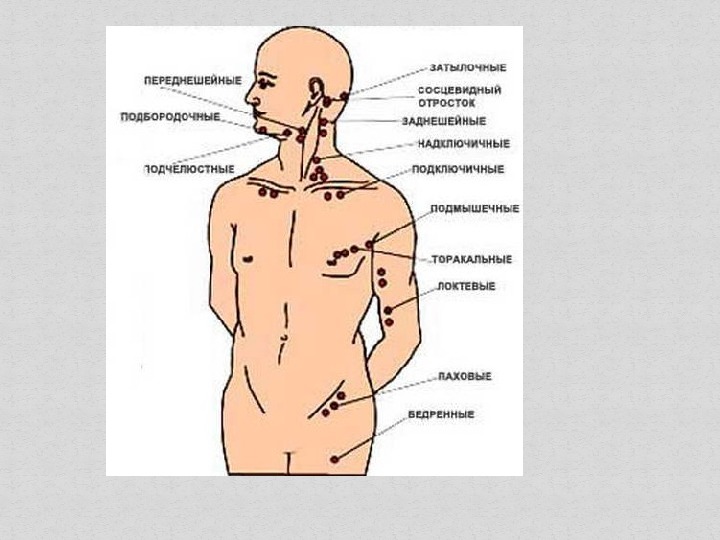 В случаях двусторонних метастазов в лимфоузлы, обширного одностороннего поражения в отношении количества и уровней метастазов в лимфоузлы или экстранодального распространения следует рассмотреть возможность комплексного облучения. К сожалению, рандомизированное исследование, проведенное EORTC и RTOG для изучения того, приведет ли комплексное облучение к двусторонней шее и потенциальным кандидатным участкам слизистой оболочки к лучшим результатам по сравнению с ипсилатеральным облучением шеи, не удалось только из-за плохой оценки.
В случаях двусторонних метастазов в лимфоузлы, обширного одностороннего поражения в отношении количества и уровней метастазов в лимфоузлы или экстранодального распространения следует рассмотреть возможность комплексного облучения. К сожалению, рандомизированное исследование, проведенное EORTC и RTOG для изучения того, приведет ли комплексное облучение к двусторонней шее и потенциальным кандидатным участкам слизистой оболочки к лучшим результатам по сравнению с ипсилатеральным облучением шеи, не удалось только из-за плохой оценки.
2.4. Аденокарцинома
Аденокарцинома, содержащая шейные лимфоузлы от UPS, является исключительной [7], теоретически встречающейся на любом уровне шеи. Если они обнаружены на уровнях I – III, они вызывают серьезное подозрение на метастаз от карциномы слюнной железы, включая также небольшие подслизистые слюнные железы. Метастазы рака щитовидной железы в основном обнаруживаются на уровнях II – VI. Метастазы, расположенные на уровне IV и VB (надключичные), являются исключительными и, если они не связаны с щитовидной железой, вызывают подозрение на наличие первичной карциномы ниже ключиц (легкие, молочные железы, простата и желудочно-кишечный тракт).
КТ легких и брюшной полости, маммография, УЗИ щитовидной железы и урологическое обследование, включая определение сывороточного уровня PSA у мужчин и CEA у всех пациентов, должны использоваться для клинического обследования. ПЭТ-КТ-сканирование может заменить обычную компьютерную томографию для идентификации первичной опухоли с сообщаемой степенью обнаружения 57% [60]. При метастазах в шейные лимфоузлы I – III уровней мы также рекомендуем тщательное фиброэндоскопическое ЛОР-обследование, включая УЗИ околоушных желез.
В некоторых случаях цитопатолог может провести несколько иммуногистохимических анализов со встроенным аспиратом, чтобы помочь различить различные аденокарциномы [61–63].
У большинства пациентов с аденокарциномой шеи это первый признак диссеминированного заболевания. Тем не менее, в изолированных шейных лимфоузлах пролонгированная выживаемость, в среднем 25 месяцев, может быть достигнута путем выборочного рассечения шеи с последующей лучевой терапией [19]. См. Алгоритмы на рисунках 2 (а) и 2 (б).
См. Алгоритмы на рисунках 2 (а) и 2 (б).
2,5. Крупноклеточная недифференцированная карцинома (LCUC)
Изолированные метастазы из LCUC могут происходить либо из скрытого первичного SCC головы и шеи, либо из аденокарциномы. Сочетание FNAC и иммуногистохимии и интерпретации опытным патологом головы и шеи имеет первостепенное значение. Для окончательного различия между аденокарциномой и LCUC распознавание паттернов роста и окраски муцина остается важной частью диагностического процесса [64]. В тех случаях, когда остается окончательный цитологический диагноз LCUC, следует применять алгоритмические пути поиска скрытой первичной аденокарциномы и SCC.Следует учитывать возможность первичного рака слюнной железы. Если первичный не был обнаружен, LCUC является частью классического синдрома CUP с очень плохим прогнозом. Тем не менее и в этих случаях избирательное рассечение шеи с последующей лучевой терапией может привести к хорошему паллиативному эффекту или даже к увеличению выживаемости [19]. См. Алгоритмы на рисунках 2 (а) и 2 (б).
См. Алгоритмы на рисунках 2 (а) и 2 (б).
2.6. Меланома
Метастаз неизвестной первичной меланомы в шею или околоушную область — редкое явление.Из 300 пациентов с меланомой головы и шеи 17 (5,7%) поступили таким образом [20]. Обследование пациента с метастатической меланомой неизвестного происхождения требует активного участия дерматолога в поиске первичного поражения кожи лица и волосистой части головы. Также желательно провести рутинное ЛОР-обследование для поиска скрытой меланомы слизистой оболочки головы и шеи [65]. Дополнительная визуализация, по-видимому, имеет ограниченную ценность для выявления первичного поражения [7], но может рассматриваться как исключение диссеминированного заболевания, особенно у пациентов с положительными лимфатическими узлами.В систематическом обзоре Krug et al. [66] Визуализация всего тела с помощью FDG-PET (/ CT) пациентов с AJCC стадии III + выявила отдаленные метастазы с чувствительностью 83% и специфичностью 85%, с влиянием на лечение в 33%.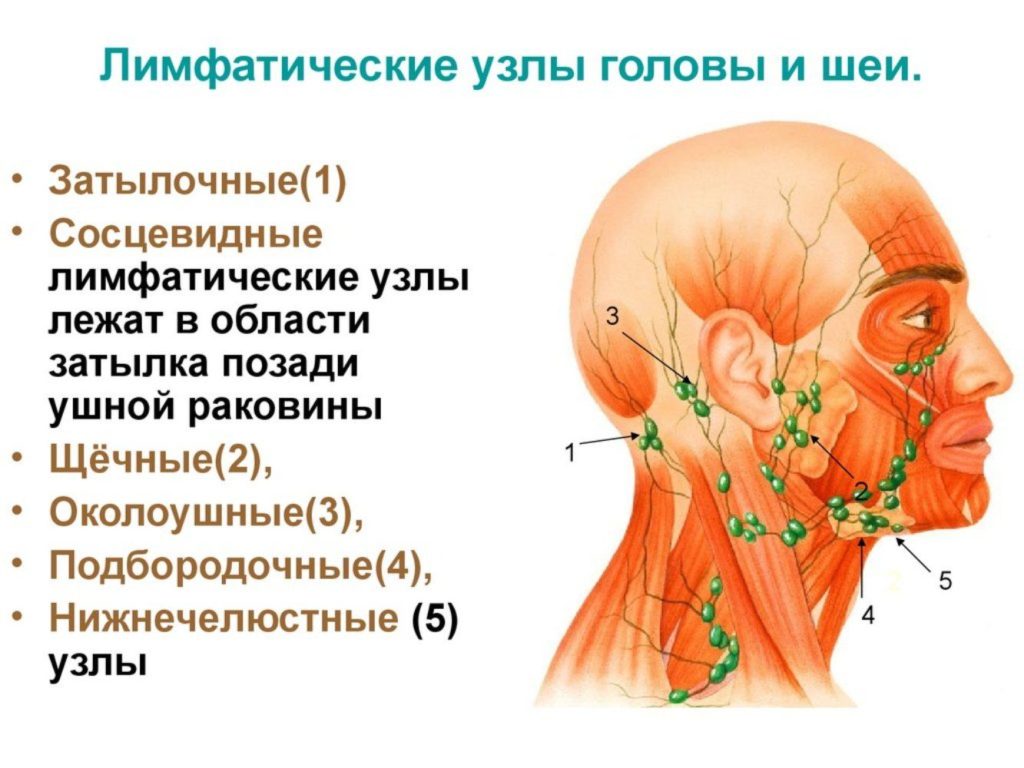 У пациентов без отдаленных метастазов модифицированное радикальное рассечение шеи по-прежнему остается основным методом лечения. Заднебоковая диссекция шеи с удалением уровней II – V показана, если метастаз находится на уровне V. Данную диссекцию следует распространить на заурикулярные и затылочные бассейны лимфатических узлов.Послеоперационная лучевая терапия может улучшить местно-регионарный контроль у пациентов с плохими прогностическими признаками, то есть множественными узлами и / или экстракапсулярным распространением [67]. См. Алгоритмы на рисунках 2 (а) и 2 (б).
У пациентов без отдаленных метастазов модифицированное радикальное рассечение шеи по-прежнему остается основным методом лечения. Заднебоковая диссекция шеи с удалением уровней II – V показана, если метастаз находится на уровне V. Данную диссекцию следует распространить на заурикулярные и затылочные бассейны лимфатических узлов.Послеоперационная лучевая терапия может улучшить местно-регионарный контроль у пациентов с плохими прогностическими признаками, то есть множественными узлами и / или экстракапсулярным распространением [67]. См. Алгоритмы на рисунках 2 (а) и 2 (б).
2.7. Карцинома щитовидной железы
Хорошо дифференцированные карциномы щитовидной железы, а также медуллярные и недифференцированные карциномы щитовидной железы имеют очень высокую склонность к распространению в шейные лимфатические сосуды [68–70]. Фактически, если диагноз карциномы щитовидной железы подтверждается цитологическим исследованием или открытой биопсией, он больше не считается метастазом неизвестного первичного происхождения. В целом, метастазы на уровнях III, IV и VI должны вызывать подозрение на первичное злокачественное новообразование щитовидной железы. Эти злокачественные новообразования щитовидной железы могут возникать даже у молодых женщин, особенно у пациентов с наследственными признаками (MEN1-2) или предыдущим облучением шеи. Помимо опухоли в щитовидной железе при пальпации или УЗИ, цитология играет решающую роль в диагностике. Хорошо дифференцированные карциномы щитовидной железы часто имеют довольно характерный вид. ИГХ с использованием антител к тиреоглобулину, TTF-1 или кальцитонину может дать дальнейшее направление дифференциальной диагностике этой аденокарциномы.В случае сомнений следует получить сывороточный РЭА и кальцитонин, чтобы исключить медуллярную карциному. Недифференцированные карциномы щитовидной железы труднее классифицировать цитологически. У этих пациентов клиническая картина быстрорастущей массы в области щитовидной железы у пожилых пациентов в сочетании с недифференцированной цитологией крупных клеток чаще всего приводит к постановке диагноза.
В целом, метастазы на уровнях III, IV и VI должны вызывать подозрение на первичное злокачественное новообразование щитовидной железы. Эти злокачественные новообразования щитовидной железы могут возникать даже у молодых женщин, особенно у пациентов с наследственными признаками (MEN1-2) или предыдущим облучением шеи. Помимо опухоли в щитовидной железе при пальпации или УЗИ, цитология играет решающую роль в диагностике. Хорошо дифференцированные карциномы щитовидной железы часто имеют довольно характерный вид. ИГХ с использованием антител к тиреоглобулину, TTF-1 или кальцитонину может дать дальнейшее направление дифференциальной диагностике этой аденокарциномы.В случае сомнений следует получить сывороточный РЭА и кальцитонин, чтобы исключить медуллярную карциному. Недифференцированные карциномы щитовидной железы труднее классифицировать цитологически. У этих пациентов клиническая картина быстрорастущей массы в области щитовидной железы у пожилых пациентов в сочетании с недифференцированной цитологией крупных клеток чаще всего приводит к постановке диагноза.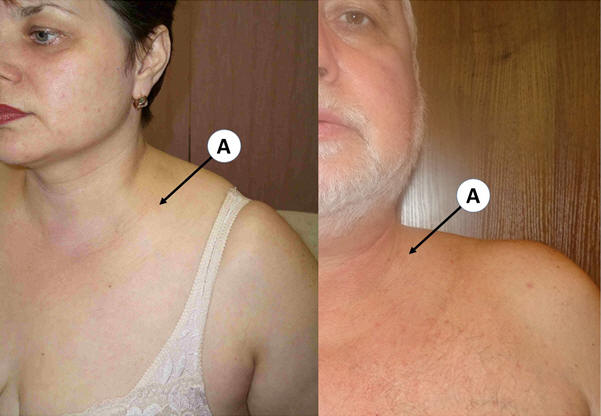 Метастазы в лимфатические узлы требуют селективной модифицированной диссекции шеи с сохранением внутренней яремной вены, добавочного нерва и грудино-ключично-сосцевидной мышцы с последующей удалением функциональных остатков щитовидной железы радиоактивным йодом.
Метастазы в лимфатические узлы требуют селективной модифицированной диссекции шеи с сохранением внутренней яремной вены, добавочного нерва и грудино-ключично-сосцевидной мышцы с последующей удалением функциональных остатков щитовидной железы радиоактивным йодом.
3. Заключение
Шейный узел, содержащий метастазы карциномы неизвестного первичного происхождения, в большинстве случаев представляет собой плоскоклеточный рак среди широкого разнообразия гистологий. Алгоритмический подход с тщательным обследованием головы и шеи и ключевой ролью тонкоигольной аспирации может способствовать более систематическому диагностическому подходу, предотвращающему ненужные шаги и позволяющему проводить терапию в зависимости от места. См. Алгоритмы на рисунках 2 (а) и 2 (б).
Лимфаденопатия | Американская педиатрическая академия
- Шаши Сахай, доктор медицины *
- * Кафедра педиатрии Карман и Энн Адамс, отделение больничной медицины, Детская больница Мичигана, Школа медицины государственного университета Уэйна, Детройт, Мичиган.

Раскрытие информации об авторе
Д-р Сахаи сообщила, что владеет акциями / облигациями Dr. Reddy’s Laboratories, Ltd. и Roche Holding, AG. Этот комментарий не содержит обсуждения несанкционированного / исследовательского использования коммерческого продукта / устройства. .
Пробелы в практике
Диффузную лимфаденопатию всегда следует оценивать путем тщательного сбора анамнеза и физического осмотра и, возможно, лабораторного исследования.
Отсутствие пальпируемых лимфатических узлов при наличии симптомов, указывающих на инфекцию в этой области дренажа, должно вызывать подозрение на иммунодефицитные заболевания.
Надключичная аденопатия всегда ненормальна и высока вероятность злокачественного новообразования.
Цели
После прочтения этой статьи читатели должны уметь:
Определить лимфаденопатию
Знать дифференциальный диагноз локальной и генерализованной лимфаденопатии
Знать этиологию и оценку острой и хронической шейная лимфаденопатия
Знать возрастную микробиологию острого шейного лимфаденита
Распознавать «красные флажки», связанные с неинфекционными причинами лимфаденопатии
Введение
Лимфаденопатия определяется как аномалия размера и последовательности лимфатические узлы, а термин лимфаденит относится к лимфаденопатии, возникающей в результате инфекционных и других воспалительных процессов. Увеличение лимфатических узлов — частая находка при медицинском осмотре детей. Фактически, отсутствие каких-либо пальпируемых лимфатических узлов при наличии симптомов, указывающих на инфекцию в области дренажа, должно вызывать подозрение на заболевание иммунодефицитом. Наличие увеличенного лимфатического узла может быть источником беспокойства у родителей из-за его связи со злокачественными новообразованиями. Хотя инфекции являются наиболее частой причиной увеличения лимфатических узлов, клиницисты должны знать о широком спектре других болезненных процессов, которые приводят к увеличению лимфатических узлов.
Увеличение лимфатических узлов — частая находка при медицинском осмотре детей. Фактически, отсутствие каких-либо пальпируемых лимфатических узлов при наличии симптомов, указывающих на инфекцию в области дренажа, должно вызывать подозрение на заболевание иммунодефицитом. Наличие увеличенного лимфатического узла может быть источником беспокойства у родителей из-за его связи со злокачественными новообразованиями. Хотя инфекции являются наиболее частой причиной увеличения лимфатических узлов, клиницисты должны знать о широком спектре других болезненных процессов, которые приводят к увеличению лимфатических узлов.
Анатомия и физиология
Лимфатическая система состоит из лимфатических сосудов и лимфоидных органов. Лимфатические сосуды транспортируют интерстициальную жидкость обратно в циркулирующую кровь. Лимфа — это ультрафильтрат крови. Он собирается через лимфатические капилляры, расположенные по всему телу. Мозг и сердце — единственные органы, которые…
Распухший левый надключичный лимфатический узел в течение 10 месяцев (Ходжкинс?)
Привет, впервые пишу здесь. Я 27-летний мужчина. Интересно, может ли кто-нибудь из вас пролить свет, поскольку я чувствую себя парализованным от беспокойства. Вот.
Я 27-летний мужчина. Интересно, может ли кто-нибудь из вас пролить свет, поскольку я чувствую себя парализованным от беспокойства. Вот.
окт ’19 — У меня была бактериальная инфекция, от которой я принимал пенициллин в течение недели. Это помогло, но казалось, что этого недостаточно.
с ноября по январь — я в основном болел, принимал парацетамол и кашлял, но без температуры.
Начало ноября — именно тогда я впервые заметил опухоль на левой ключице, которая до сих пор не исчезла.
Январь — февраль — Около полутора месяцев здоровья, хотя надключичный лимфатический узел оставался опухшим.
Середина марта. Заболел практически в одночасье с легкой или средней одышкой и сильной тяжестью в груди. Я думал, что это Covid, и разговаривал с 111 примерно 5 раз, но никогда не проходил тестирование, у меня не было ни температуры, ни кашля, хотя у меня болело горло.
Май — У меня усилилась одышка (которая появлялась и проходила с эпизодами, сопровождаемыми острой болью в груди), мне прописали доксициклин, который помог почти сразу, но затем у меня случился рецидив, и мне снова прописали доксициклин. Все это было сделано по телефону, и я не общался с врачом и не проходил тестирование на Covid.
Все это было сделано по телефону, и я не общался с врачом и не проходил тестирование на Covid.
С июня по июль — я был более или менее здоров, не было одышки или боли, но мой лимфатический узел был как всегда большим.
Конец июля — Наконец-то встретился с врачом, специально по поводу этого лимфатического узла. К тому времени у меня также был отек вокруг нижнего конца грудины — не помню, когда я впервые получил это, но он довольно большой (может быть, дюйм в диаметре), и я ошибочно принял это за мечевидный отросток.Я никогда не чувствовал, что он когда-либо был маленьким — скорее, казалось, что кусок кости, который ранее был спрятан, теперь заметно выступает. Врач назначил в тот день анализ крови (все результаты были нормальными) и сказал, что опухоль лимфатических узлов требует проверки на УЗИ. Интересно, что мой анализ крови включал проверку на антитела к Covid, но оказалось, что у меня их не было. Конечно, они могли быть у меня раньше, поскольку, насколько я понимаю, они сохраняются всего на месяц или два.
Сейчас ситуация такова, что я иногда кашляю, иногда просыпаюсь в поту, а иногда у меня легкая одышка, особенно ночью, а также некоторое давление на грудь.Весь год у меня не было температуры. Явной потери веса тоже нет. Мой лимфатический узел иногда сильно увеличивался до такой степени, что вы могли видеть его в зеркале, но затем он возвращался к своему нормальному размеру в течение дня. Он кажется неподвижным и твердым на ощупь. Оказалось, что врач забыл записать меня на УЗИ * закатанные глаза *, и поэтому 9 сентября у меня будет телефонная встреча с ним. Обычно я очень здоров, но за последние 10 месяцев у меня неоднократно возникали взлеты и падения, что досадно совпадает с пандемией.Меня беспокоит, что эти инфекции могут быть вызваны лимфомой Ходжкина, потому что прошло 10 месяцев, и даже когда я был здоров в этот период времени, мой лимфатический узел оставался опухшим.
Есть мысли? Спасибо, что прочитали этот объемный пост …
Общая информация о лимфаденопатии.
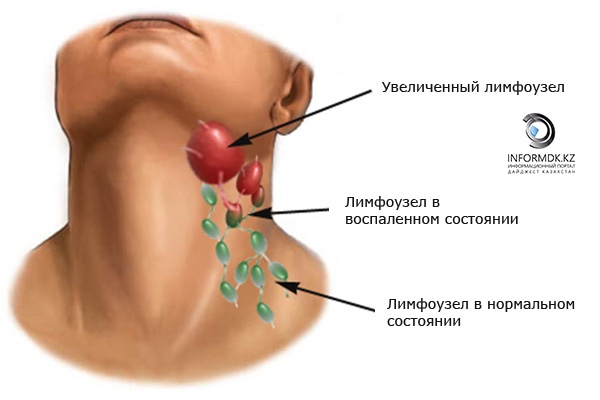 Набухшие железы
Набухшие железыГенерализованную лимфаденопатию можно определить как увеличение более чем двух несмежных групп лимфатических узлов. Лимфатические узлы могут значительно увеличиваться в размерах.Их размер зависит от возраста человека, его местоположения и любой иммунной активности, в которой они могут участвовать.
Наиболее генерализованная лимфаденопатия возникает из-за доброкачественного самоограничивающегося заболевания, такого как вирусная или бактериальная инфекция, но может быть вызвана широким спектром состояний — см. «Дифференциальный диагноз» ниже.
Эпидемиология
[1]В первичной медико-санитарной помощи необъяснимая лимфаденопатия составляет 0,6% в год.
Менее 1 из 100 этих случаев имеют злокачественную этиологию, но она увеличивается с возрастом пациента.У 4% пациентов в возрасте 40 лет и старше с необъяснимой лимфаденопатией обнаруживается основной рак, но для пациентов моложе 40 лет этот показатель падает до 0,4%.
Презентация
История болезни
История болезни должна включать продолжительность лимфаденопатии, наличие острых заболеваний у других членов домохозяйства и наличие сопутствующих симптомов.
Постоянная лихорадка, ночная потливость, общее недомогание или потеря веса могут указывать на серьезное заболевание.Надключичные и подключичные лимфатические узлы всегда подозрительны на злокачественное новообразование, особенно у лиц старше 40 лет [1] .
Принимая во внимание обширный список дифференциальных диагнозов, важно постоянно следить за пациентом, если самопроизвольного выздоровления не происходит. Симптомы более протяженных заболеваний (например, туберкулеза, злокачественных новообразований) могут возникать через некоторое время после развития начальной лимфаденопатии.
У подростков необходимо выяснить сексуальный анамнез и анамнез внутривенного употребления наркотиков.
Обследование
У большинства детей пальпируются лимфатические узлы, относительный размер которых может соответствовать критериям лимфаденопатии у взрослого. Они наиболее заметны в передней шейной, паховой и подмышечной областях и продолжают увеличиваться в размерах до 8-12 лет, после чего наступает атрофия.
Измерьте температуру тела, чтобы исключить гипертермию, и проверьте наличие любых местных источников инфекции, включая кожу головы, кожу, уши, нос, глотку и грудь. Проведите систематическое обследование, чтобы исключить признаки явного злокачественного новообразования, и особенно брюшной полости, чтобы исключить гепатомегалию или спленомегалию.
- Двусторонние передние шейные лимфатические узлы до 2 см в диаметре часто обнаруживаются у здоровых детей старшего возраста или у детей, перенесших или недавно выздоравливающих от инфекции верхних дыхательных путей.
- Подмышечные узлы до 1 см и паховые узлы до 1,5 см в диаметре также обычно в норме. Например, паховый узел размером 1,5 см или передний шейный узел 2 см будет считаться нормальным для ребенка в возрасте 7 лет, но требует дальнейшего исследования у ребенка в возрасте 2 месяцев.
- Надключичные узлы любого размера в любом возрасте требуют дальнейшего исследования, поскольку они могут быть связаны со злокачественными новообразованиями в груди и брюшной полости.
 Эпитрохлеарные узлы (чуть выше локтевой складки) могут указывать на болезнь Ходжкина.
Эпитрохлеарные узлы (чуть выше локтевой складки) могут указывать на болезнь Ходжкина. - Эритема, тепло, болезненность и колебания узла предполагают лимфаденит инфекционного происхождения.
- Узлы, которые являются твердыми, не болезненными и сплетены вместе, увеличивают возможность злокачественного образования.
Этиология
Генерализованная лимфаденопатия может быть вызвана целым рядом состояний, а именно:
Вирусная
Бактериальная
Протозойная
Грибковая
Аутоиммунные расстройства и состояния повышенной чувствительности
Расстройства памяти
- Острые лейкемии [4] .
- Лимфомы (Ходжкина, неходжкина).
- Нейробластома.
- Гистиоцитозы.
Исследования
В подавляющем большинстве случаев после завершения сбора анамнеза и физического осмотра врач сможет определить, что состояние самоограничено и не требует дальнейшего исследования.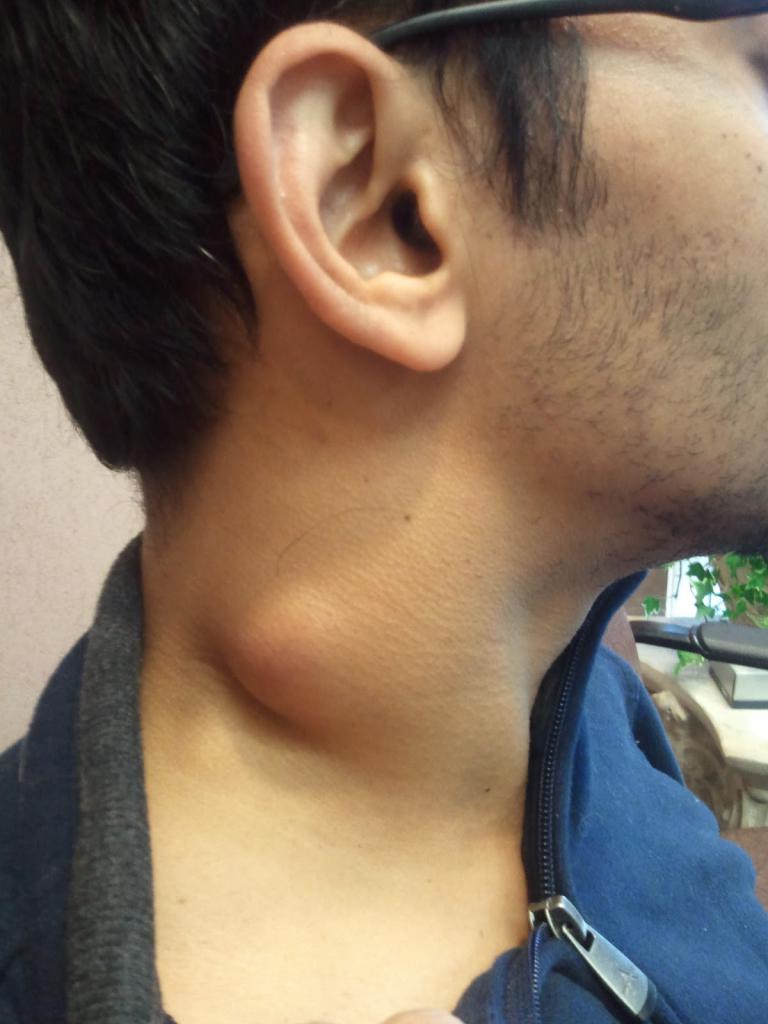 Однако в случае тревожного анамнеза или подозрительных открытий могут быть указаны следующие исследования.
Однако в случае тревожного анамнеза или подозрительных открытий могут быть указаны следующие исследования.
Первоначальное обследование
Оно будет определяться анамнезом, осмотром и вероятной причиной лимфаденопатии.В случаях очевидной причины и быстрого разрешения с лечением или без него исследования могут не потребоваться.
- Обследование пациентов с необъяснимой лимфаденопатией должно включать общий анализ крови, мазок крови и СОЭ, вязкость плазмы или СРБ (в соответствии с местной политикой).
- LFT: инфильтрация печени.
- Инфекционные мазки из первичного очага инфекции для определения культуры и чувствительности.
Дальнейшие исследования
Дальнейшие исследования будут зависеть от индивидуальной презентации, но могут включать:
- Титры вирусов — например, вирус Эпштейна-Барра, ВИЧ, гепатит.
- Обследование на туберкулез, серологию на сифилис, скрининг токсоплазмы.
- Посев крови.
- Экран аутоантител: СКВ, ревматоидный артрит.

- CXR: саркоидоз, туберкулез, первичная или вторичная злокачественная опухоль.
- Ультрасонография может быть полезной при оценке степени поражения лимфатических узлов у пациентов с лимфаденопатией и в некоторых случаях может быть более чувствительной, чем компьютерная томография. [5] .
- Компьютерная томография / МРТ: например, узловое распределение, стадия лимфомы.
- Тонкоигольная аспирация.
- Новые методы визуализации, такие как позитронно-эмиссионная томография 18F-фтордезоксиглюкозы (18F-FDG PET) и магнитно-резонансная лимфография, все чаще используются в диагностике и мониторинге лимфом и других состояний, включающих генерализованные лимфаденопатии.
Эксцизионная биопсия считается методом выбора. Он позволяет оценить архитектуру лимфатического узла, а также провести гистологические, иммуногистохимические, цитогенетические и молекулярные исследования. [6] .
Дифференциальный диагноз
- Подкожные поражения — например, липома, абсцесс.

- Грыжа.
- Поражения кожи — например, киста сальной железы.
- Шея (см. Отдельную статью о шее и шишках): опухоли щитовидной железы, кисты жаберной щели, кистозные гигромы, слюнные железы, кисты щитовидно-язычного протока (обычно по средней линии).
Ведение
Самым важным аспектом ведения является распознавание и исключение серьезного заболевания, которое часто может имитировать тривиальные самоограниченные состояния на ранних стадиях.Пациентам и родителям следует посоветовать обратиться за дополнительной консультацией, если увеличение лимфатических узлов не проходит, появляются новые увеличения, сохраняются старые симптомы или появляются новые.
Любой из следующих дополнительных признаков лимфаденопатии требует дальнейшего расследования и / или направления к специалисту. [7] :
- Персистенция в течение шести недель или более.
- Лимфатические узлы увеличиваются в размерах.
- Лимфатические узлы размером более 2 см.

- Распространенный характер.
- Сопутствующая спленомегалия, ночная потливость или потеря веса.
Лечение зависит от возбудителя и может включать следующее:
- Выживающее лечение — например, вирусные инфекции, большинство случаев болезни кошачьих царапин.
- Антимикробная терапия — в случае бактериальной инфекции наиболее вероятными виновниками являются Staphylococcus spp. и Streptococcus spp .; поэтому выбран устойчивый к бета-лактамазе антибиотик. У больных туберкулезом соблюдайте местные правила.
- Химиотерапия.
- Лучевая терапия.
- Хирургическая помощь — помимо диагностических процедур, описанных выше, лимфаденит может потребовать аспирации или разреза и дренирования крупных гнойных узлов для облегчения дискомфорта, а также получения аспирата для посева.
- В зависимости от предполагаемого основного состояния может потребоваться направление к детскому инфекционисту, хирургу, гематологу или онкологу.

Примечание редактора
Д-р Сара Джарвис, 11 февраля 2021 г.
В сентябре 2020 г. и январе 2021 г. Национальный институт здравоохранения и повышения квалификации (NICE) опубликовал обновленное руководство, касающееся распознавания подозрений на рак и направления к специалистам.Однако никаких изменений, касающихся данной статьи [7] , нет.
Осложнения
Осложнения в значительной степени зависят от основной этиологии. Двумя осложнениями, которые могут развиться независимо от индивидуальной патологии, являются:
- Обструкция верхней полой вены — коварное сжатие верхней полой вены из-за лимфаденопатии средостения, проявляющееся кашлем, хрипом и обструкцией дыхательных путей.
- Абдоминальная лимфаденопатия, проявляющаяся болью в животе или спине, частым мочеиспусканием и запором.Инвагинация может привести к кишечной непроходимости и быть опасной для жизни.
Прогноз
Это почти полностью зависит от основной этиологии. Такие злокачественные новообразования, как лимфома, лейкемия и нейробластома, имеют плохой прогноз. Незлокачественные состояния со значительной смертностью и заболеваемостью включают ВИЧ, ювенильный ревматоидный артрит и СКВ. Возникновение осложнений, таких как абдоминальная лимфаденопатия или синдром верхней полой вены, может изменить прогноз независимо от основного процесса заболевания.
Болезненные лимфатические узлы вдоль шеи
Боль в шее вдоль лимфатических узлов вызывает
Боль в шее вдоль лимфатических узлов может быть вызвана увеличением лимфатических узлов (лимфаденопатия) или воспалением лимфатических узлов (лимфаденит). Традиционно инфекционная этиология является основной причиной лимфаденита. Неинфекционная этиология обычно является основной причиной лимфаденопатии; однако может быть перекрытие. Острые причины лимфаденита развиваются в течение нескольких дней и могут быть очень заметными.Эти состояния обычно наблюдаются быстрее, чем хронические состояния, для развития которых требуется время. Однако важно обращать внимание на любые симптомы боли и связанные с ними симптомы с течением времени, чтобы получить надлежащий уход.
Инфекционные причины
Инфекционные причины боли в шее вдоль лимфатических узлов могут быть острыми (развиваются в течение нескольких дней) или хроническими (развиваются в течение нескольких недель или месяцев) и могут возникать с обеих сторон шеи (двусторонне) или с одной стороны (односторонний).
- Острые: Острые инфекционные причины часто связаны с вирусными или бактериальными патогенами.Многие вирусы верхних дыхательных путей, такие как аденовирус, вирус гриппа и энтеровирус, часто вызывают лимфаденит и связанные с ним симптомы, такие как кашель, заложенность носа и боль в горле. Стрептококк — это бактериальная инфекция, которая может вызывать фарингит и лимфаденит, который часто бывает очень болезненным.
- Хронические: Хронические инфекционные причины чаще всего связаны с вирусными инфекциями, такими как вирус Эпштейна-Барра (ВЭБ), и более серьезными вирусными инфекциями, такими как ВИЧ. Существуют также менее распространенные бактериальные патогены, которые могут вызывать лимфаденит, например туберкулез.
Неинфекционные причины
Неинфекционные причины боли в шее вдоль лимфатических узлов могут возникать так же, как указано выше, остро или хронически, двусторонне или односторонне.
- Острые: Острые неинфекционные причины лимфаденопатии или лимфаденита — это воспалительные состояния, не связанные с инфекцией. У детей такие болезни, как болезнь Кавасаки, представляют собой разновидность васкулита (воспаления кровеносных сосудов), возникающего в детстве.Характерным проявлением этого состояния является лимфаденопатия.
- Хронические: Многие неинфекционные хронические причины боли в шее вдоль лимфатических узлов связаны с раковыми процессами. Например, рак лимфатической системы, называемый лимфомой, может быть разных типов. Лимфомы часто возникают в лимфатических узлах шеи и могут очень быстро расти, вызывая массивный отек, и связаны с такими симптомами, как усталость, ночная потливость и непреднамеренная потеря веса.
Этот список не является медицинской консультацией и может неточно отражать то, что у вас есть.
Острый тиреоидит
Острый тиреоидит — это редкое воспаление щитовидной железы, вызванное инфекцией, радиацией, приемом лекарств или травмой.
Редкость: Очень редко
Основные симптомы: боль в горле, лихорадка, тяжелое состояние, хриплый голос, боль в передней части шеи
Симптомы, которые всегда возникают при остром тиреоидите: боль в передней части шеи шеи
Срочно: Больница скорой помощи
Увеличенные лимфатические узлы на шее
Увеличенные лимфатические узлы возникают, когда узел становится больше по мере того, как он заполняется воспалительными клетками.Это часто является результатом инфекции, но может возникать без известной причины.
Редкость: Часто
Верхние симптомы: шишка на шее, подвижная шея
Симптомы, которые всегда возникают при увеличенных лимфатических узлах на шее: шишка на шее
Симптомы, которые никогда не возникают при увеличенных лимфатических узлах в шея: непреднамеренная потеря веса, лихорадка, твердое уплотнение на шее
Срочность: Телефонный звонок или личное посещение
Фибромиалгия
Фибромиалгия — это набор хронических симптомов, которые включают постоянную усталость, диффузную болезненность при прикосновении, мышечно-скелетную боль , и обычно некоторой степени депрессии.
Причина неизвестна. Фибромиалгия обычно возникает после стрессового физического или эмоционального события, такого как автомобильная авария или развод. Он может включать генетический компонент, при котором человек обычно ощущает боль.
Почти 90% больных фибромиалгией — женщины. Любой человек с ревматическим заболеванием, таким как ревматоидный артрит или волчанка, может быть более предрасположен к фибромиалгии.
Плохой сон часто является симптомом наряду с затуманенным мышлением, головными болями, болезненными менструальными периодами и повышенной чувствительностью к теплу, холоду, яркому свету и громким шумам.
Стандартного теста на фибромиалгию не существует. Диагноз обычно ставится, когда вышеуказанные симптомы продолжаются в течение трех или более месяцев без видимой причины.
Фибромиалгия не проходит сама по себе, но и не ухудшается.
Редкость: Обычная
Основные симптомы: усталость, артралгии или миалгии, беспокойство, депрессивное настроение, головная боль
Симптомы, которые всегда возникают при фибромиалгии: артралгии или миалгии
врача неотложной помощи 2 Миофасциальный болевой синдром также называют хронической миофасциальной болью (CMP.) Давление на определенные точки мышц вызывает отраженную боль, то есть боль ощущается в других частях тела. Считается, что причиной является травма мышц в результате чрезмерного использования во время занятий спортом или на работе, требующей повторяющихся движений. Напряжение, стресс и плохая осанка также могут вызывать привычное сокращение мышц — форму чрезмерного использования. Это чрезмерное использование вызывает образование рубцовой ткани или спаек в мышцах. Эти точки известны как триггерные точки, поскольку они вызывают боль при любом раздражении. Симптомы включают глубокую ноющую мышечную боль, которая не проходит после отдыха или массажа, но может даже усилиться. Часто возникают трудности со сном из-за боли. Миофасциальный болевой синдром должен быть осмотрен врачом, поскольку он может развиться в аналогичное, но более тяжелое состояние, называемое фибромиалгией. Диагноз ставится на основании физического осмотра и приложения легкого давления для определения триггерных точек. Лечение включает физиотерапию, обезболивающие и инъекции в триггерные точки.В некоторых случаях помогают иглоукалывание и антидепрессанты. Редкость: Часто Основные симптомы: головокружение, спонтанная боль в плече, боль в задней части шеи, болезненный мышечный узел, общее онемение Симптомы, которые всегда возникают при миофасциальном болевом синдроме: болезненный мышечный узел Срочно: Врач первичной помощи Заглоточный абсцесс — это скопление гноя в тканях задней части глотки.Это потенциально опасное для жизни заболевание. Редкость: Ультра редко Основные симптомы: боль в горле, потеря аппетита, лихорадка, одышка, тяжелое состояние Срочно: Приемное отделение больницы За ухом находятся лимфатические узлы. Лимфатические узлы — это место, где живут ваши иммунные клетки, и когда они увеличиваются, это может быть связано с соседней инфекцией, иммунным ответом или даже с задержкой крови. Редкость: Часто Основные симптомы: боль за ухом, припухлость за ушами Симптомы, которые всегда возникают при воспалении лимфатических узлов за ухом: опухоль за ушами Срочность: Первичная врач В нашу больницу поступила женщина 57 лет с образованием шейки матки, которое было случайно обнаружено во время медицинского осмотра.У нее не было болей в животе, вздутия живота или желудочно-кишечных кровотечений. При физикальном обследовании выявлено множественное образование шейки матки с максимальным диаметром 3 см. Массы были твердыми и малоподвижными. Лабораторное исследование показало повышенные уровни СЕА (15,59 нг / мл, нормальный диапазон 0–5), CA19-9 (42,78 нг / мл, нормальный диапазон 0–37) и CA242 (22,50 Ед / мл, нормальный диапазон 0–5). 20). Уровни CA125, CA15-3 и AFP в сыворотке были в пределах нормы. Общий анализ крови, функция щитовидной железы и печени в норме.УЗИ шейки матки показало нормальную щитовидную железу и множественное увеличение левых надключичных лимфатических узлов с максимальным диаметром 3,3 см (рис. 1а). Пациенту была выполнена компьютерная томография (КТ) грудной клетки и рентгенография всего желудочно-кишечного тракта с барием. КТ выявила множественные увеличенные лимфатические узлы в двусторонней поднижнечелюстной области, двустороннем влагалище сонной артерии и межмышечном пространстве корня шейки матки (рис. 1b, c). Рентгенография всего желудочно-кишечного тракта с барием не выявила явных повреждений (рис.1г, д). a (УЗИ шейки матки) показало множественные гипоэхогенные узелки в левой шее и левой надключичной ямке с четкими границами, неправильной морфологией, множественными пунктирными сильными эхосигналами и богатыми сигналами кровотока. b , c (компьютерная томография грудной клетки) показала множественные увеличенные лимфатические узлы в двусторонней подчелюстной области, двустороннем влагалище сонной артерии и межмышечном пространстве корня шейки матки. d (Рентгенография всего желудочно-кишечного тракта с барием) показала, что весь желудочно-кишечный тракт не имеет признаков обструкции. e , f (эндоскопия нижних отделов желудочно-кишечного тракта) показала нерегулярно приподнятую слизистую прямой кишки с застоем, эрозией и легким кровотечением. Повреждение вызвало сужение прямой кишки, и эндоскопия не прошла через него. Пациенту была сделана биопсия лимфатических узлов. Интраоперационный анализ замороженных срезов показал метастатические клетки аденокарциномы с выраженной атипией, расположенные в гнездах, и решетчатый узор в лимфатических узлах. Внутри опухолевых очагов присутствовали некроз и рассеянный кальциноз (рис.2а, б). Основываясь на гистологической морфологии, метастатическая аденокарцинома, скорее всего, возникла из груди или желудочно-кишечного тракта. Учитывая, что при пальпации был обнаружен узелок молочной железы, во время операции была произведена резекция узелка молочной железы. Однако интраоперационный анализ замороженных срезов показал гиперплазию молочной железы. После операции было проведено иммуногистохимическое исследование биопсии шейных лимфатических узлов, которое показало, что опухоль положительна на GCDFP (рис. 2в), CK19 (рис.2d), CK20 (рис. 2e) и CDX-2 (рис. 2f), но был отрицательным для актоглобулина, ER, PR и TTF-1. показаны патологические результаты биопсии шейных лимфатических узлов. a (окрашивание HE, × 40) и b (окрашивание HE, × 200) показали, что метастатическая низкодифференцированная аденокарцинома была обнаружена в лимфатических узлах с выраженной атипией, расположенными в гнездах и решетчатым узором. Некроз и рассеянный кальциноз присутствовали в центре карциномы. Опухолевые клетки неоднородны с патологическими митотическими фигурами.Основываясь на гистологической морфологии, аденокарцинома, скорее всего, возникла из груди или желудочно-кишечного тракта. Иммуногистохимическое исследование показало, что масса шеи была положительной для GCDFP ( c , × 40), CK19 ( d , × 40), CK20 ( e , × 40) и CDX-2 ( f , × 40). ) После операции пациенту проведена эндоскопия верхних отделов желудочно-кишечного тракта, опухоли пищевода и желудка не обнаружены. Для определения первичного расположения опухоли была проведена КТ органов малого таза, которая показала неравномерное утолщение и усиление стенки прямой кишки.Последующая эндоскопия нижних отделов желудочно-кишечного тракта выявила выпуклость слизистой оболочки прямой мышцы живота (рис. 1f), а биопсия выявила аденокарциному прямой кишки. Пациенту проведена резекция рака прямой кишки. Во время операции мы обнаружили, что опухоль расположена в прямой кишке выше перитонеального отражения. Опухоль была твердой, размером около 3х4 см. Опухоль прямой кишки проникла в серозную оболочку прямой кишки и вторглась в окружающую жировую ткань. Метастатическая аденокарцинома была обнаружена в перикишечных лимфатических узлах.На основании интраоперационного обследования и анамнеза была проведена резекция рака прямой кишки, и пациент выздоровел без осложнений. В конце концов, на основании послеоперационных патологических результатов пациента, опухоль была диагностирована на стадии IV A (T3N2bM1a). Пациент выздоровел без осложнений, никаких признаков рецидива или новых опухолей не было обнаружено в течение 2 лет наблюдения. Все мы знаем, как увеличиваются лимфатические узлы при простуде.Иногда это похоже на то, как терапевт осматривает лимфатические узлы, что также полезно делать в качестве специализированного физиотерапевта в оро-черепно-лицевой области во время физического осмотра. Таким образом можно ответить на гипотезу или опровергнуть ее. Позвольте мне прежде всего подчеркнуть, что нужно знать о так называемых красных флажках, прежде чем мы проведем медицинский осмотр. Они определены как факторы риска для оценки и лечения. Красный флаг означает все травматические, опухолевые и воспалительные процессы, требующие немедленной медицинской помощи.Наши скрининговые вопросы дают нам ответ на вопрос, нуждается ли наш пациент в медицинской помощи. (1) Красные флажки / сигналы тревоги, указывающие на злокачественность шеи и горла, Европейское общество головы и шеи (2017): • Болезненный / чувствительный язык — незаживающее поражение Терапевты, работающие по рецепту (пациенты, которые были направлены и осмотрены медицинским специалистом), редко нуждаются в проверке на наличие красных флажков, поскольку они, как правило, уже исключены медицинским специалистом.Иногда пациентам ложно ставят простой диагноз, такой как головная боль напряжения или миалгия жевательных мышц; Если во время нашего медицинского осмотра характеристики не подходят, терапевт должен быть предупрежден и без промедления направить пациента обратно к специалисту или терапевту. (1) Прочтите в этом блоге о важности исследования лимфатических узлов в физиотерапии и задайте себе вопрос, сколько внимания вы должны уделять этому вопросу. Предпосылки Увеличенные лимфатические узлы могут иметь три причины: Когда при субъективном осмотре нет четких признаков краниомандибулярных и лицевых дисфункций, но наблюдается явная доминирующая асимметрия в мягких тканях, и этот дискомфорт не наблюдается у E.N.T. врач или другой специалист, терапевт может провести глобальное пальпаторное исследование лимфатических узлов (1). Знание лимфатической системы должно быть важной клинической стандартной практикой (3). Layout Шея разделена на шесть уровней: Уровень I, Подбородочные и подчелюстные лимфатические узлы. Проведение обследования: Проведение обследования (Фото Даана Бредеваута) (1) Фото: 1. Субментальная, 2. угол нижней челюсти, 3.Яремная, 4. надключичный, 5.Нучал Оценка Клиническая интерпретация результатов Размер: Размер лимфатических узлов мало говорит о серьезности заболевания, только при очень больших узлах повышается вероятность тяжелого заболевания. Боль: Боль при пальпации указывает на активное воспаление. Иногда кожа над лимфатическим узлом кажется красной и теплой на ощупь. Консистенция: мягкий лимфатический узел обычно безвреден. Очень плотные лимфатические узлы часто возникают из-за метастазов, но при определенных формах болезни Ходжкина и гранулематозных воспалений уплотнение также встречается.Резиновая консистенция больше подходит для злокачественной лимфомы и хронического лейкоза. Локализация: наличие надключичных лимфатических узлов подозревается на злокачественное новообразование. Слева в надключичном пространстве находится особый лимфатический узел (железа Вирхова), который имеет особое значение, потому что он расположен в области дренажа грудного протока. Когда этот лимфатический узел увеличен патологически, вы должны учитывать метастаз опухоли в области, включающей лимфогенный дренаж через грудной проток (например, желудок, желчный пузырь, яичник, поджелудочную железу, легкое и яичко) (5).Рак легких и молочной железы часто метастазирует в ту же сторону, что и источник. Кроме того, патологические подключичные лимфатические узлы встречаются как слева, так и справа. Слияние: увеличенные лимфатические узлы, сросшиеся друг с другом или с кожей, подозреваются на активную инфекцию или злокачественное новообразование. Заключение: Интегрируйте и реагируйте! …….И если вы уже этим занимаетесь, молодец! Автор: Артикул: 1. Фон Пицкарц Х. 2015. Кифер, Гесихтс-унд Зервикальрегион. Neuromuskuloskeletales Assessment und behandelungsstrategien. Штутгарт: Георг Тиме Верлаг. 2. Швенцер М., Эренфилд М. Гримм Г. 2002. Spezielle Chirurgie. Группа 2: Zahn-Mund Kiefer-Heilkunde. Штутгарт: Георг Тиме Верлаг 3. Миофасциальный болевой синдром
Заглоточный абсцесс (взрослый)
Воспаление лимфатических узлов за ухом
Увеличение шейных лимфатических узлов как начальное проявление рака прямой кишки | BMC Gastroenterology
Обследование лимфатических узлов шеи и горла
• Красно-белые слизистые оболочки во рту
• Боль в горле (> 3 недель)
• Постоянная охриплость (> 3 недель)
• Боль и / или затруднение при глотании
• Отек на шее
• Односторонняя заложенность носа и / или кровянистые выделения из носа
В черепно-лицевой и нижней челюсти терапевт часто лечит асимметрию.Пораженная лимфатическая ткань может вызвать асимметрию лица. Изменения в черепно-лицевой области можно рассматривать как проблему, отличную от лимфатической ткани, и, таким образом, маскировать реальную проблему. (1)
• Специфические и специфические воспаления.
• Метастазы опухолевых клеток из окружающей ткани.
• Опухоли лимфатической системы (2).
Пальпация, например, является хорошим инструментом для выявления патологии лимфатических узлов в области головы и шеи и может быть классифицирована несколькими способами:
Обычно используют классификацию лимфатических узлов шеи, принятую Американским обществом хирургии головы и шеи (4).Единое описание расположения лимфатических узлов важно для диагностики; часто существует взаимосвязь между локализацией увеличенных лимфатических узлов и причиной отека. В основе этого находится дренаж лимфатических узлов (5, 6).
Уровень II, группа верхних яремных лимфатических узлов.
Уровень III, группа средних яремных лимфатических узлов.
Уровень IV, группа нижних яремных лимфатических узлов.
Уровень V, группа задних лимфатических узлов.
Уровень VI, Группа лимфатических узлов переднего треугольника шеи.
Помимо этой классификации, согласно классификации Американского общества хирургии головы и шеи, как указано ниже, согласно Berghaus et al. (7) обычно достаточно для выявления отклонений и рассмотрения возможности направления пациента к специалисту.
Терапевт стоит за пациентом, сидящим в вертикальном положении с сгибанием шейного отдела позвоночника на 20-30 градусов.Пальпация проводится двумя руками для сравнения с обеих сторон. Таким образом, экономия времени — сначала обследование субментально, затем по направлению к angulus mandibularis, через переднечерепную к грудинно-ключично-сосцевидной мышце (яремную), надключичное пространство, а затем по краю трапециевидной мышцы (pars descendens) в направлении затылка. (Нучал) (1). Держите руки и пальцы ровно и начните параллельно коже. Пальцы растягиваются и делают растирание или несколько скручивающие движения.Пальпация может быть болезненной, поэтому внимательно следите за реакцией пациента (8).
Нормальный лимфатический узел небольшой, примерно 3-7 мм, обычно имеет форму катушки, гладкий, с острыми краями, эластичный по консистенции, не срастается с кожей или подлежащими тканями и не вызывает болезненных ощущений при пальпации. Нормальный лимфатический узел на шее едва заметен. При пальпации ощущаются как упругие шарики (8).
Лимфатические узлы можно принять за мышцу (или артерию). Вы должны уметь вращать лимфатический узел в двух направлениях; вверх и вниз и слева направо. Для мышцы или артерии это невозможно в этих двух направлениях (8).
Лимфатические узлы в области головы и шеи не видны при нормальных обстоятельствах и с трудом поддаются пальпации. После воспаления в области головы и шеи часто реактивно несколько увеличиваются лимфатические узлы.В этом случае узел также становится немного более плотным (8).
Клиницисты, работающие в области орально-лицевой области, такие как специализированные физиотерапевты, речевые патологи и дантисты, нуждаются в клинических знаниях о патологии лимфатических узлов и должны пытаться различать доброкачественные и злокачественные лимфатические узлы.
Терапевт CRAFTA® обучен, когда дело доходит до этого обследования, поэтому рекомендуется и фактически необходимо включать эту часть обследования на регулярной основе, чтобы обеспечить хорошее клиническое обоснование. Возможная ловушка для физиотерапевта заключается в предположении, что пациенты, пришедшие по рецепту врача, уже были обследованы путем пальпации лимфатических узлов. Поэтому рекомендуется интегрировать это физическое обследование в общий осмотр.
Удачи.
Даан Бредевут, учитель CRAFTA® в области образования

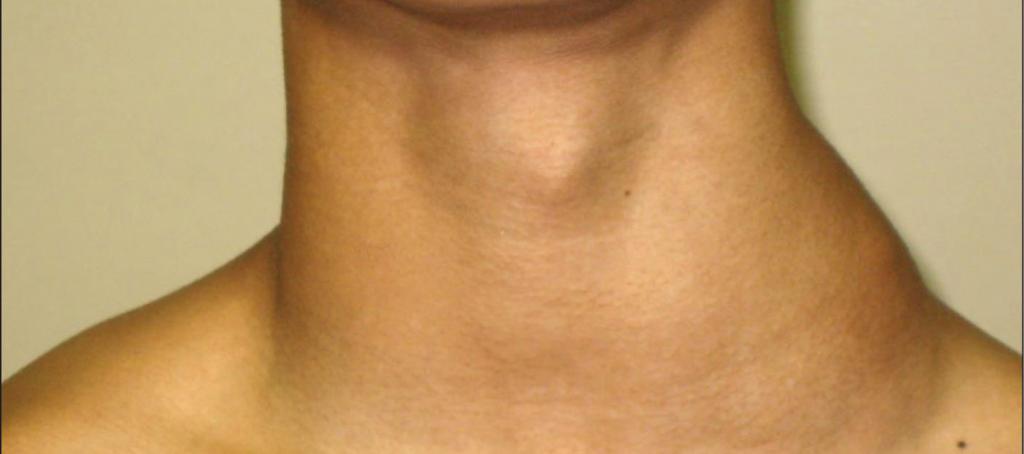

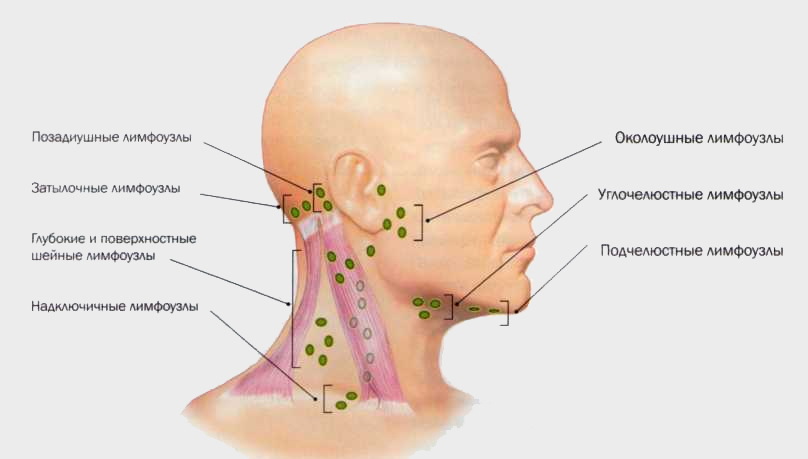
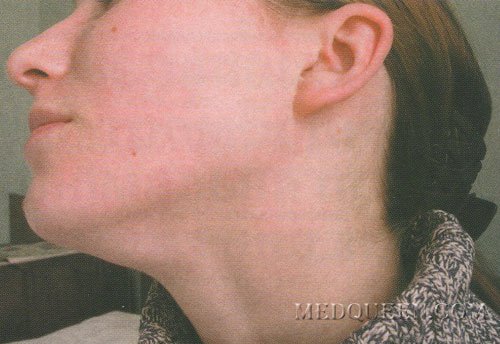



 Опухоль проросла в близлежащие ткани (грудные мышцы, кожные покровы). Размер образования на этом этапе может быть любым. Метастазы в лимфоузлы подмышечной зоны могут отсутствовать, либо могут быть поражены несколько из них. К стадии 3В причисляют и довольно редкую форму заболевания — воспалительный рак молочной железы. Он характеризуется крайне агрессивным течением.
Опухоль проросла в близлежащие ткани (грудные мышцы, кожные покровы). Размер образования на этом этапе может быть любым. Метастазы в лимфоузлы подмышечной зоны могут отсутствовать, либо могут быть поражены несколько из них. К стадии 3В причисляют и довольно редкую форму заболевания — воспалительный рак молочной железы. Он характеризуется крайне агрессивным течением.