симптомы и лечение сухого и с мокротой
Заболевания, приводящие к недостаточной насосной функции сердца, могут порождать симптом, который нередко принимают за бронхит или аллергию. Это частый кашель при сердечной недостаточности, возникающий от застоя крови в легочном (или малом) круге кровообращения. Механизм приступа таков: легкие отекают, слизистая оболочка бронхов набухает, у человека срабатывает кашлевый рефлекс.
Причины возникновения сердечного кашля
- Признаки сердечной недостаточности, связанные с пороками клапанов, проблемами миокарда (среднего мышечного слоя органа, из которого состоит наибольшая часть его массы), кардиосклерозом (разрастанием рубцовой ткани после инфаркта), аритмией.
- Миокардиальная недостаточность.
- Левожелудочковая недостаточность, сопровождающаяся приступами удушья (сердечной астмы).
- Ревматизм, поражающий суставы и сердечно-сосудистую систему.
- Сердечная недостаточность при артериальной гипертензии.
- Увеличенная функция щитовидной железы (гипертиреоз), способствующая замедлению работы сердечной мышцы.
Основные признаки и симптомы
Взаимосвязь кашля и сердечной недостаточности определяют по мучительным приступам, случающимся поздним вечером и ночью, когда в организме нарастают застойные явления. Симптом нередко сочетается с сильным сердцебиением, одышкой, нехваткой воздуха. Сердечным чаще называют сухой кашель, но он может быть и с обильной мокротой – прозрачной либо с кровью. Другие признаки: свистящий выдох, опухание больного утром, бледный или синюшный вид кожи, обмороки. Физические усилия при сердечной недостаточности вызывают приступообразный кашель днем.


У взрослых
Раздражающий кашель по ночам то и дело мучит больного с сердечной недостаточностью, вынуждает садиться. Приступы ночного удушья, трудности с отхаркиванием у людей среднего возраста и старше медицина связывает с тяжелой формой сердечной недостаточности. Лающий звук, боль в области груди помогают выявить ревматизм, мокрота с кровью от сердечного кашля ишемическую болезнь сердца, повторный инфаркт. Коричневая мокрота при кашле у пожилого человека – признак распада эритроцитов и приобретенного порока сердца.
У детей
Сердечный кашель у ребенка врачи связывают с врожденным пороком сердца (ВПС), оборачивающийся сердечной недостаточностью. Синдром Эйзенменгера при ВПС означает дефект межжелудочковой перегородки и повышенное легочное давление с дополнительным сбросом крови с левой стороны на правую. Сердечный-легочный кашель у детей помогает определить тяжесть врожденной патологии сердца.


Методы диагностики
- Электрокардиограмма (ЭКГ): запись электрической активности сердца помогает обнаружить нарушение кровоснабжения (ишемию), гипертрофированные размеры миокарда.
- Эхокардиография (Эхо-КГ): результаты ультразвукового исследования сердца показывают сократительную способность желудочков.
- Рентген: фиксирует легочный застой крови при сердечной недостаточности.
- Томография: послойная рентгенограмма дает детальную картину состояния миокарда и позволяет составить клинический прогноз.
Лечение кашля при сердечной недостаточности
Лекарства при сердечной недостаточности в качестве основы терапии предназначены для улучшения работы сердечной мышцы, восстановления сосудистой системы. Лечение проверенными народными средствами современная медицина допускает, если они помогают ускорить процесс выздоровления или улучшить состояние пациента. Не являясь отдельными симптомами, кашель и кровохарканье исчезают вместе с сердечной недостаточностью.


Комплексная терапия
Пациентам с сердечной недостаточностью вне клиники рекомендуется не допускать перегрузок организма, соблюдать ритмичный распорядок дня, избегать волнений, сохраняя психологическое равновесие в любой ситуации. Не менее важно контролировать собственный вес, для этого понадобится пересмотреть привычный рацион, при отеках ограничить потребление жидкости.
Правильный режим дня:
- Отводить на сон не меньше 8 часов.
- Выделить время для прогулок на свежем воздухе.
- Заниматься физическими упражнениями, стимулируя кровоток в организме.
Здоровое питание:
- Отказаться от соленой, острой и жирной еды, копченостей, крепкого кофе.
- Соблюдать предписанную норму потребления жидкости.
- Есть бананы, изюм и курагу, орехи, гречку, овсянку, телятину, печеную картошку, брюссельскую капусту (содержат полезный для сердца калий).
Устранение вредных привычек и стрессовых ситуаций:
- Прекратить употребление табачных изделий, спиртных напитков, поскольку они усугубляют стадию сердечной недостаточности.
- Не концентрировать внимание на негативной информации, принимать успокоительные лекарства.


Медикаментозная терапия
При декомпенсации сердечно-сосудистой системы лекарства назначаются комбинированно. Мочегонные средства (диуретики) избавляют от лишней жидкости, способствуют понижению давления. Вазодилататоры расширяют сосуды. Приступы кашля при сердечной недостаточности снимаются противокашлевыми средствами с анестезирующим эффектом в случаях, если этот симптом изнуряет пациента, и дело доходит до обморочных состояний.
Диуретики
- «Индапамид» – тиазидоподобный мочегонный препарат продолжительного действия, подавляет поступление в кровь ионов натрия, хлора, водорода, имеет небольшой сосудорасширяющий эффект. При сердечной недостаточности лекарство принимают 2-3 месяца в утренние часы по 1,25-2,5 мг.
- «Верошпирон» калийсберегающий, гормональный диуретик. Стимулирует выведение из организма натрия и воды, снижает вымывание ионов калия, уменьшает показатель кислотности мочи. При сердечном кашле препарат принимают 15 дней по 100 мг за сутки.
Вазодилататоры
- «Лозартан». Понижает давление в малом круге кровообращения при сердечной недостаточности, противодействует задержке натрия и воды в организме. Рекомендуется принимать лекарство 3-6 недель раз в сутки по 50 мг.
- «Атаканд». Способствует понижению артериального давления, подавляет гормон ангиотензин II, стимулирующий патогенез сердечно-сосудистых заболеваний. При сердечной недостаточности принимать препарат показано 2-3 месяца ежедневно по 8 мг 1 раз в день, без привязки к режиму питания.
Противокашлевые препараты с анестезирующим эффектом
- «Кодеин». Обладает наркотическим эффектом и быстро снимает раздражение кашлевого центра, уменьшает болевые ощущения, но может вызвать лекарственную зависимость, бронхоспазмы. Средство употребляют разово по 15-60 мг, следующую дозу можно принимать не раньше 3 часов, продолжительность курса определяет врач.
- «Глауцин». Обладает местным анестезирующим эффектом, помогает при сердечном кашле, мягко успокаивает вегетативную нервную систему, в некоторой степени понижает артериальное давление. При сердечной недостаточности с кашлем лекарство принимают 7-10 дней 2-3 раза за сутки по 50 мг.


Народные средства и травы
- Овсяный отвар, поддерживающий сердце. 0,5 стакана неочищенного овса поставить на небольшой огонь с 0,5 л воды. Когда закипит, остудить, добавить треть стакана подсушенного, измельченного корня девясила (подойдет лишь корневая часть растения, выкопанная по ранней весне или поздней осени). Снова вскипятив снадобье, настаивать пару часов, процедить, подсластить 2 ст. л. меда; пить 14 дней по 0,5 стакана до каждого приема пищи.
- Настой из калины, помогающий избавиться от сердечной недостаточности. Потолочь деревянным пестиком 1 ст. л. зрелых ягод, залить стаканом кипятка, подсластить медом и настаивать не меньше часа. Пить 30 дней по 0,5 стакана дважды за день, повторять курс 4 раза в год.
- Травяной настой, успокаивающий и нормализующий состояние при сердечной недостаточности. Перемешав 3 части тысячелистника с 1 частью мелиссы и 1 частью корня валерианы, отмерить 1 ст. л. травяной заготовки, оставить на 3 часа настаиваться в 0,5 л сырой воды; вскипятить, процедить. Пить около месяца, растягивая на день содержимое 1 стакана.
- Тыквенная мякоть от отеков и для их профилактики. Натереть 0,5 кг тыквы и съесть (либо выпить отжатый сок). При сердечной недостаточности допускается постоянное употребление этого средства.
- Чесночно-лимонный сироп от сердечного кашля. В банку надавить 5 головок чеснока, добавить сок от 5 лимонов, 500 г липового или гречишного меда; плотно закрыть, убрать на 10 дней в недоступное для света, нежаркое место. Применять перед едой по 1 ч. л. 4 раза за день.
Видео: как лечить острую и хроническую сердечную недостаточность
 Как лечить сердечную недостаточность?
Смотреть видео
Как лечить сердечную недостаточность?
Смотреть видео
Внимание! Информация, представленная в статье, носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению, исходя из индивидуальных особенностей конкретного пациента.
Нашли в тексте ошибку? Выделите её, нажмите Ctrl + Enter и мы всё исправим! Рассказать друзьям:Сердечный кашель: симптомы, лечение

Многие люди считают, что кашель является симптомом только заболеваний дыхательной системы, но это не так. Легкие тесно взаимосвязаны с сердцем и сосудами. Именно поэтому нарушения в кровообращении могут отражаться на работе дыхательных органов, и у человека будет появляться сердечный кашель. Этот симптом многих заболеваний сердечно-сосудистой системы может появляться до начала их лечения или из-за него. Сердечный кашель напоминает кашель при обычном бронхите, но не сопровождается выделением мокроты. В тяжелых случаях в откашливаемом содержимом могут появляться прожилки крови. При прогрессировании заболевания и отсутствии лечения сердечный кашель может приводить к развитию сердечной астмы или отеку легкого. Такие состояния могут становиться опасными для жизни больного и требуют незамедлительной медицинской помощи.
В этой статье мы рассмотрим основные причины появления, механизм развития, симптомы и методы лечения сердечного кашля. Эти знания помогут вам вовремя заподозрить начало заболевания и принять необходимые меры по его устранению, которые предупредят развитие грозных осложнений.
Причины

Основной причиной появления сердечного кашля является застой крови в легких, который возникает при неспособности сердца нормально перекачивать кровь. Такие застойные явления, декомпрессирующие деятельность сердца, приводят к скоплению жидкости в легких, вызывающей раздражение бронхов и сам кашель. Сердечная недостаточность может провоцироваться многими острыми и хроническими патологиями сердца и сосудов, такими, как:
Также причинами сердечного кашля могут стать заболевания эндокринной системы, злоупотребление спиртными напитками, курение, тяжелые формы анемии, прием некоторых лекарственных препаратов для лечения сердечно-сосудистых патологий, частые и сильные стрессы.
Почему появляется сердечный кашель?
Кровоснабжение легких обеспечивается малым кругом кровообращения, и его эффективность во многом зависит от полноценности функционирования левого желудочка и предсердия. Развитие сердечного кашля проходит несколько этапов. Механизм угнетения дыхательной функции таков:
- Патологические процессы, протекающие в левом желудочке, вызывают снижение его сократительной способности, и он не может эффективно перекачивать кровь, поступившую из легочных артерий, в аорту. Такие изменения в работе сердца приводят к повышению давления в легких и замедлению микроциркуляции крови.
- Замедленный кровоток вызывает повышение венозного давления и кислородное голодание тканей.
- Из-за гипоксии на межальвеолярных перегородках и стенках мелких сосудов откладываются коллагеновые волокна, которые вызывают развитие пневмосклероза.
- Мелкие сосуды легких постепенно склерозируются и полностью облитерируются (зарастают соединительной тканью). Такие патологические процессы приводят к уменьшению кровотока в легких и еще большему повышению давления в легочных сосудах.
- Повышенное давление в легочной артерии приводит к повышению нагрузки на левый желудочек, и он гипертрофируется.
- Затем происходит дилатация (расширение границ) правой половины сердца, которая вызывает застой большом круге кровообращения. Жидкая часть крови просачивается в ткани легких и раздражает рецепторы бронхов. У больного появляется сердечный кашель, который протекает хронически, появляется при попытках занять горизонтальное положение и обостряется в вечернее или ночное время.
- При тяжелом осложнении патологического процесса в сердце (например, развитие нового приступа инфаркта, аритмии, фибрилляции желудочков и т. п.) развивается острая левожелудочковая недостаточность, и ее быстрое прогрессирование может вызывать приступы сердечной астмы или отек легких.
Симптомы
 Собрав полную информацию о характере кашля, врач определяет тактику дальнейшего обследования пациента.
Собрав полную информацию о характере кашля, врач определяет тактику дальнейшего обследования пациента.У сердечного кашля есть ряд характерных особенностей, которые отличают его от простудного или бронхиального кашля:
- Сердечный кашель сухой. Во время кашля у больного не отделяется мокрота, слизь или гной. Во время острых приступов может появляться кровянистое отделяемое.
- Кашель сопровождается цианозом (посинением) губ, носогубного треугольника, мочек ушей или кончиков пальцев.
- Во время кашля у больного наблюдается учащенное дыхание. Вначале одышка и кашель появляются только при физической нагрузке, но при прогрессировании заболевания даже долгая беседа может вызвать удушающий сухой кашель и учащенное дыхание.
- Кашель сопровождается болями в сердце и сердцебиением, которые вызываются перегрузкой сердца кровью.
- Кашель может сопровождаться предобморочными состояниями или оброками, которые провоцируются повышением грудного давления и уменьшением поступающего к сердцу объема крови.
- Во время приступов кашля у больного вздуваются вены на шее.
- Кашель появляется или усиливается при попытке лечь, т. к. в таком положении тела левый желудочек еще больше перегружается. Некоторым больным даже приходится спать в положении полусидя. Такой же симптом может наблюдаться при бронхиальной астме, и поэтому такое состояние больного требует проведения дифференциальной диагностики.
- В начале болезни кашель сопровождается выраженной слабостью, потливостью и головокружениями. Далее у больного появляются отеки голеностопа в вечернее время. На поздних стадиях отеки становятся более плотными, устойчивыми и не исчезают к утру.
Вышеперечисленные особенности сердечного кашля могут проявляться в разной мере. Их выраженность зависит от причины, вызвавшей кашель, и тяжести основного заболевания сердца.
Сердечный кашель может быть:
- раздражающий и сухой – на начальных стадиях заболевания, когда застой в большом круге кровообращения еще не развился;
- резкий, короткий и сухой, сочетающийся с болью в сердце – часто наблюдается при ревматизме, который был осложнен перикардитом;
- сухой и приступообразный, сопровождающийся затрудненностью дыхания – часто наблюдается при митральном стенозе;
- вечерний или ночной, громкий и изнуряющий, появляющийся в положении лежа или при попытке занять горизонтальное положение – характерен для хронической левожелудочковой недостаточности;
- кашель с кровохарканьем – появляется при тяжелом застое в легких вследствие мерцательной аритмии и правожелудочковой недостаточности, может указывать на развитие тромбоэмболии.
При появлении первых же эпизодов сердечного кашля больному необходимо обратиться к врачу и пройти обследование, которое позволит выявить причину отклонений в деятельности сердца. Своевременное лечение обнаруженного заболевания позволит быстро избавиться от кашля и затормозит прогрессирование основного недуга.
Диагностика
 Обзорная рентгенография органов грудной клетки позволяет врачу выявить застойные изменения в легких и провести дифференциальную диагностику с различными заболеваниями, которые сопровождаются кашлем.
Обзорная рентгенография органов грудной клетки позволяет врачу выявить застойные изменения в легких и провести дифференциальную диагностику с различными заболеваниями, которые сопровождаются кашлем.Симптомы при сердечном кашле могут быть похожи на признаки многих заболеваний сердца и дыхательной системы. Для точной постановки диагноза больному назначают такие методики диагностики:
- ЭКГ – для выявления ишемии и гипертрофии миокарда;
- Эхо-КГ – для изучения и оценки сократительной способности желудочков и более детального изучения структур сердца;
- рентгенография – для выявления застойных явлений в легких;
- томография – для детального изучения состояния миокарда.
Лечение
Для устранения сердечного кашля больному назначают курс лечения основного заболевания, которое его вызвало. Самолечение этого неприятного симптома недопустимо, т. к. попытки его подавления могут приводить к нежелательным последствиям. Во время сердечного кашля бронхи очищаются, а торможение этих процессов будет вызывать скопление отделяемого из легких. Именно поэтому курс терапии должен назначаться только кардиологом.
Для избавления от сердечного кашля, помимо лечения основного заболевания, врач порекомендует целый комплекс мероприятий.
Режим дня
Соблюдение режима труда и отдыха при патологиях сердечно-сосудистой системы позволяет избегать перегрузок и благотворно отражается на работе сердца. Таким больным рекомендуется спать не менее 8 часов в сутки.
Отказ от вредных привычек
Курение и алкоголь оказывают серьезную нагрузку на сердце, и отказ от них должен произойти в минимальные сроки.
Профилактика стрессов
Стрессовые ситуации представляют серьезную угрозу для людей с патологиями сердца, и больному следует научиться правильно противостоять им и не расстраиваться по пустякам. При необходимости врач может порекомендовать прием успокоительных средств.
Частые прогулки на свежем воздухе
При сердечном кашле наблюдается кислородное голодание тканей, а прогулки на свежем воздухе будут способствовать их насыщению кислородом. Такая кислородотерапия поможет не только устранить сердцебиения и одышку, но и нормализует настроение и сон.
Здоровое питание
При заболеваниях сердечно-сосудистой системы врач может назначить соблюдение специальной диеты или порекомендует уменьшить количество потребляемой соли и отказаться от вредных продуктов (жирного мяса, фаст-фуда, копченостей, солений, газировки, крепкого чая и кофе). Всем пациентам рекомендуется не переедать и следить за своим весом, т. к. эти факторы могут провоцировать и усугублять сердечный кашель. Больным не следует пить большое количество жидкости (объем потребляемой жидкости определяется индивидуально).
Физическая активность
Достаточные физические нагрузки способствуют нормализации кровообращения и устранению застойных явлений. Их интенсивность должна быть индивидуальной и определяется только общим состоянием больного. Вначале они должны быть минимальными, а при улучшении состояния – постепенно увеличиваться.
Медикаментозная терапия
Для устранения сердечного кашля могут назначаться такие препараты:
- диуретики: Индапамид, Трифас, Верошпирон и др.;
- вазодилататоры: Атаканд, Лозартан, Кандекор;
- противокашлевые средства с анестезирующим эффектом: назначаются только в тех случаях, когда приступы кашля существенно отягощают состояние больного, вызывая обмороки и резкую слабость.
Выбор препаратов для устранения сердечного кашля, их дозирование и длительность приема определяются только врачом. В зависимости от состояния больного доктор может корректировать схему терапии.
Народные средства
Большинство кардиологов не рекомендуют применять народные средства для устранения сердечного кашля. Использовать некоторые народные рецепты можно только после консультации с врачом и диагностирования основного заболевания, которое вызвало появление этого неприятного симптома.
Сердечный кашель является «первым звоночком» многих патологий сердечно-сосудистой системы и весомым поводом для обращения к кардиологу. Распознать его самостоятельно удается далеко не всем людям, которые не связаны с медициной. Наша статья поможет вам вовремя заподозрить появление сердечного кашля и принять правильные и своевременные меры. Не занимайтесь самолечением этого тревожного и неприятного симптома и не откладывайте визит к врачу, т. к. он может вызываться многими опасными заболеваниями и осложняться сердечной астмой и отеком легких. Помните об этом и будьте здоровы!
Первый канал, передача «Жить здорово» с Еленой Малышевой на тему «Отчего мы кашляем? Необычные причины кашля» (о сердечном кашле смотрите с 11:17):
симптомы и лечение у пожилых и молодых людей
Сердечный кашель возникает при декомпенсации хронической коронарной недостаточности. Является специфическим симптомом интерстициального, а после альвеолярного отёка лёгких. По данным на 2015 г., группа риска в РФ – 7.9 миллиона человек, страдающих кардиологическими заболеваниями. Ежегодная смертность составляет около 12% от общего числа пациентов, обратившихся за помощью. Основное отличие от простудного или бронхиального кашля заключается в механизме формирования и методах терапии.

Что такое сердечный кашель
Происхождение болезни медики связывают с уменьшением сократительной способности левого желудочка. Снижается ударный объём и размер сердечного выброса. При этом венозный возврат сохраняется на прежнем уровне, что приводит к накоплению крови в лёгочных сосудах, пропотеванию жидкости в интерстициальное пространство и альвеолы. Кашель на начальном этапе развивается по причине рефлекторных реакций, приводящих к появлению бронхиального спазма. Далее, в лёгких образуется пена, которая попадает в верхние дыхательные пути, раздражает рецепторный аппарат, способствует усилению симптоматики.
Сердечный кашель принципиально отличается от возникающего при инфекционных заболеваниях и астме аллергического генеза. Однако дифференцировать его на начальных стадиях развития для неподготовленного человека может быть сложно.
Признаки и симптомы
Заболевание начинается с лёгкого покашливания, позднее переходящего в выраженный сухой кашель. На стадии альвеолярного отёка присутствуют влажные мелкопузырчатые хрипы, которые слышны на расстоянии, без использования фонендоскопа. Выделяется пена белого или розоватого цвета. Её окраска обусловлена наличием в пролиферате эритроцитов, пропотевающих сквозь сосудистую стенку с изменённой в результате перерастяжения проницаемостью. Одышка при сердечной астме чаще инспираторная, затруднён вдох. Возможны смешанные варианты. Пациент жалуется на ощущение удушья, нехватки воздуха. Боль характерна для приступов, развивающихся на фоне острого ишемического поражения миокарда, в том числе инфаркта. Безболевые формы отмечаются при кардиосклерозе. При объективном обследовании у пациента определяются такие признаки:
- Гипоксия (диффузный цианоз, тахикардия, включение в дыхательный процесс вспомогательной мускулатуры).
- Сердечная недостаточность (отёки голеней, синеватый оттенок носогубного треугольника, мочек ушей, губ).
- Положение вынужденное, полусидячее, с упором руками в кровать. Такое размещение тела в пространстве позволяет депонировать определённый объём крови в нижних конечностях и частично разгрузить малый круг.
- Тоны сердца приглушены за счёт большого количества влажных хрипов, возникает акцент IIт над лёгочной артерией.
- АД первоначально повышается, далее, следует его падение вплоть до шоковых цифр.
Как отличить сердечный кашель от обычного
Дифференциальная диагностика на поздних этапах болезни не представляет сложностей. У пациента выявляется типичная клиническая картина, соответствующая отёку лёгких. Распознать сердечный кашель сразу после его появления можно по наличию следующих признаков:
- Боль в сердце.
- Имеющийся кардиологический анамнез (ОИМ, врождённый порок).
- Принятие пациентом вынужденного положения сидя, с опущенными ногами.
- Отсутствие признаков воспаления верхних дыхательных путей.
Дебют на фоне физической нагрузки, психоэмоционального возбуждения, стресса. Симптомы общей интоксикации не обнаруживаются. В молодом возрасте и у детей заболевание встречается редко.
При инфекционном поражении дыхательной системы связь с нагрузкой не прослеживается. В недавнем прошлом имеется эпизод переохлаждения или пребывания на сквозняке. Есть и другие соответствующие симптомы:
- Гипертермия.
- Миалгия.
- Отделяемое из носовых ходов.
- Боль в горле.
- Гиперемия слизистых оболочек.
С одинаковой частотой диагностируется у взрослых пациентов, подростков, дошкольников. Редко сопровождается одышкой. Классическая астма возникает после контакта с аллергеном или небиологическим триггером (морозный воздух, резкие запахи). Одышка экспираторная, за счёт бронхоспазма затруднён выдох. Хрипы свистящие, слышимые на расстоянии, сухие. Мокрота откашливается в незначительном количестве, имеет стекловидную консистенцию. Вспенивания не происходит.
Точная диагностика
Определение патологии на этапе отёка лёгких проводят по наличию соответствующей симптоматики. Времени на дополнительные обследования, как правило, не остаётся. Начальная стадия позволяет использовать аппаратные и лабораторные методы. Основным способом считается электрокардиография. На плёнке обнаруживают рубцовые изменения миокарда, блокады проводимости, ОИМ (депрессия или подъём ST). Отсутствие признаков болезни снижает вероятность сердечного происхождения кашля до 10–14%. Для определения границ сердца, клапанного аппарата, диастолической и систолической функции используется ЭхоКГ.
Неспецифический вид лабораторного обследования – общеклинический анализ крови. Он позволяет дифференцировать сердечный кашель с инфекционным. При простудных явлениях во внутренних средах возникают характерные изменения (рост СОЭ, лейкоцитоз). А также определяют концентрацию натрийуретических гормонов – специфических пептидов, выработка которых усиливается при повышении гемодинамической нагрузки и органических поражениях сердца.
Как лечить сердечный кашель
Терапия в первую очередь направлена на разгрузку малого круга кровообращения, купирование спазма коронарных артерий, если таковой имеется, дегидратацию лёгких, снижение преднагрузки на сердце, потом больного транспортируют в ОРИТ. Лечение у пожилых людей, взрослых и пациентов детского возраста отличается только дозировками препаратов. Плановое восстановление и вторичная профилактика приступов определяется основным заболеванием, которое стало причиной сердечной астмы.
Лекарства
Уменьшение притока крови из периферических сосудов в малый круг достигается введением вазодилататоров. Применяются сублингвальные или парентеральные формы нитроглицерина. Таблетки принимают по 1 штуке, под язык. Инъекционный 1% раствор разводят 0.9% натрия хлоридом до получения 0.01% концентрации. Скорость вливания подбирается индивидуально. Параметром эффективности лечения считают снижение АД на 10–25% от исходных показателей. Абсолютное противопоказание к употреблению нитратов – систолическое артериальное давление ниже 90 мм рт. ст.
Для уменьшения объёма циркулирующей крови и понижения степени гидратации лёгких, пациенту назначают петлевые диуретики. Препарат выбора – Фуросемид или Лазикс в дозе 60–90 мг. Вводится внутривенно, струйно. Мочегонное действие при подобном использовании достигается уже через 2–5 минут после вливания. Эффективным препаратом для купирования отёка считается Морфин (1–2 мл 1% раствора). Он снижает возбудимость дыхательного центра, уменьшает приток крови к лёгочным сосудам. Медикамент используют с осторожностью, так как он обладает способностью к угнетению дыхания. Альтернативные средства – Арфонад, Гигроний.
Введение наркотиков лучше осуществлять дробно. Часть препарата вливают внутривенно, остаток – внутримышечно или подкожно. Это позволяет снизить риск остановки дыхания и сделать влияние Морфина более мягким, растянутым во времени.
В качестве пеногасителя при альвеолярном отёке лёгких используют кислород, пропущенный через 70–80% этиловый спирт. Более высокие концентрации способны вызвать ожог слизистой оболочки дыхательных путей. Для введения используют редуктор-ингалятор O2 КРИ-1, присутствующий в списке стандартного оборудования машин СМП. С целью увеличения сократительной способности сердца через шприц-насос или инфузионную систему вводятся кардиотоники (Дофамин).
При успешном купировании сердечного кашля хрипы стихают, отмечается рост сатурации, нормализация цвета кожных покровов. После стабилизации состояния больного госпитализируют для обследования и поддерживающей терапии. В плановом порядке пациентам назначают лекарственные препараты:
- Ингибиторы ангиотензинпревращающего фермента (Эналаприл, Каптоприл, Фозиноприл).
- Калийсберегающие диуретики (Спиронолактон, Верошпирон).
- Антагонисты ангиотензина II (Кандесартан, Лозартан).
- Ингибиторы неприлизина (Сакубитрил).
- Блокаторы бета-адренергических рецепторов (Небиволол, Карведилол, Бисопролол).
- Комбинированные средства (Юперио).
Лечение у пожилых людей производится с учётом их общего состояния и наличия противопоказаний к приёму того или иного средства. При снижении функции систем экскреции (почки, печень) может потребоваться коррекция дозировок ЛС. Терапию проводят пожизненно, под контролем состояния сердечнососудистой системы.
Хирургическое лечение
Оперативное восстановление работы сердца требуется в тяжёлых случаях, когда медикаментозное воздействие не позволяет стабилизировать состояние пациента. Вмешательство реализуют в условиях специализированной клиники, под общим наркозом, обычно в плановом порядке. В список показаний входит тяжёлое течение следующих патологических состояний:
- Стенокардия.
- Кардиомиопатия.
- Коронарная аневризма.
- Врождённое или приобретённое поражение клапанного аппарата.
- ОИМ.
Радикальным способом оперативного лечения считается пересадка сердца. Её производят при декомпенсированной или критически острой СН IIБ-III стадии. Противопоказанием к вмешательству служит возраст ≥ 65 лет, нарушение функции печени и почек, выраженный атеросклероз, острые вирусные инфекции, онкологические болезни с неблагоприятным прогнозом для жизни.
Народные средства
Лекарственные препараты из арсенала нетрадиционной медицины могут использоваться как у взрослого пациента, так и у ребёнка. Следует помнить, что подобные методики являются вспомогательными и приносят пользу только при хроническом течении заболевания, в сочетании с основной медикаментозной поддержкой. Перед началом приёма растительных субстанций следует проконсультироваться с лечащим врачом. Средства народной медицины пьют в виде водных отваров и настоев. В качестве сырья используются такие травы, как зверобой, бессмертник, крапива, боярышник, чабрец, шиповник. Они позволяют уменьшить степень атеросклеротического поражения интимы сосудов, увеличить пропускную способность и эластичность кровеносной системы.
Диета
Пациентам с хронической сердечной недостаточностью следует ограничить калорийность рациона (для нормализации массы тела при её избытке). Количество поваренной соли не должно превышать 5–6 граммов в сутки. Следует учитывать не только чистый продукт, но и количество NaCl, входящего в состав блюд. Суточный объём жидкости должен сохраняться в пределах 1.5–2 литра. Его уменьшение возможно только при декомпенсации состояния, при которой повышается риск развития внутренних отёков. Помимо сказанного, пациенту следует придерживаться общих принципов здорового питания:
- Ограничить употребление острых, жирных, жареных, чрезмерно кислых блюд, алкоголя.
- Есть дробно, 5–6 раз в день, малыми порциями.
Профилактика
Вторичная профилактика сердечного кашля при диагностированной ХСН заключается в соблюдении лечебно-охранительного режима. Нужно в точности выполнять назначения врача, регулярно проходить медицинские обследования, придерживаться принципов диетического питания, вести умеренно-активный образ жизни (ежедневные пешие прогулки, допустимые физические упражнения). Первичная профилактика совпадает с общеизвестными требованиями ЗОЖ:
- Отказ от курения и употребления алкоголя.
- Закаливание.
- Регулярные занятия динамическими видами спорта.
- Дробное сбалансированное питание.
- Ежегодные медицинские обследования в рамках общей диспансеризации.
Заключение врача
Cердечный кашель – один из первых проявлений жизненно-опасного состояния – отёка лёгких на фоне декомпенсации хронической сердечной недостаточности. Поэтому каждый пожилой человек, страдающий кардиологическими заболеваниями, должен уметь отличать кашель кардиогенного происхождения от простуды. Подобные навыки позволят вовремя обратиться за медицинской помощью, предотвратить переход интерстициального отёка в альвеолярный, спасти собственную жизнь.
Кашель при сердечной недостаточности ⋆ Лечение Сердца
Сердечный кашель
У большинства людей кашель ассоциируется с проблемой легких или дыхательных путей. Но пациенты с сердечной недостаточностью также могут иметь кашель, причем не только до начала лечения, но и из-за него. Легочная система работает в тандеме с кровеносной, и сердце, безусловно, ключевой орган. Сердечная недостаточность не означает, что сердце остановилось, она характеризуется снижением насосной функции этого органа.
Кашель при сердечной недостаточности
Сердечный кашель – термин чисто медицинский. И назвали его так из-за проблем с сердцем. Симптоматически похож на кашель при бронхите, только без мокроты, но может быть с кровянистыми выделениями. Сердечная недостаточность возникает, когда болезнь поражает способность сердца доставлять достаточное количество крови к тканям организма. Правый желудочек сердца заполняет легкие кровью, а левый не успевает ее откачивать. Результатом этого становится скопление жидкости в легких, которая раздражает нервные окончания в бронхах, что приводит к кашлю .
Причины сердечного кашля
Сердечная недостаточность может быть вызвана различными заболеваниями, острыми или хроническими.
- Высокое кровяное давление – приводит к утолщению сердечной мышцы и нарушению ее работы.
- Ишемическая болезнь сердца – характеризуется ограничением потока крови к сердцу вследствие атеросклероза.
- Сердечный приступ (или инфаркт) – является опасным для жизни состоянием, при котором блокируется коронарная артерия, что приводит к повреждению части сердечной мышцы.
- Заболевания клапанов сердца.
- Кардиомиопатия.
- Врожденные пороки сердца.
- Нарушения сердечного ритма.
- Болезни эндокринной системы, в том числе нарушения функции щитовидной железы.
- Тяжелые анемии.
- Избыток алкоголя.
Симптомы сердечного кашля
Так же как и кашель, одышка является одним из показателей сердечной патологии. Частое дыхание – попытка наполнить легкие воздухом – это признак заболевания.
- В менее тяжелых случаях проблемы с дыханием только при нагрузке;
- одышка в покое и ночью, так что приходится занимать вынужденное положение, даже спать сидя в кресле;
- сухой кашель;
- боль в груди;
- отеки;
- усталость, мышечная слабость;
- потеря веса, как правило, в запущенных состояниях.
Как лечить сердечный кашель
- Бросьте курить, если у вас есть такая вредная привычка.
- Избегайте переедания и контролируйте свой вес.
- Регулярно делайте физические упражнения.
- Ешьте здоровую пищу с низким содержанием жиров.
- Не добавляйте соль в пищу.
- Не пейте больше жидкости, чем рекомендуется, исключайте алкоголь.
Если вы страдаете от болезни, которая может привести к сердечной недостаточности, как можно скорее обратитесь к врачу. Он назначит соответствующее лечение (мочегонные, вазодилататоры). Риск развития сердечной недостаточности будет значительно уменьшен.
Симптомы и лечение сердечного кашля
Содержание:
Что такое сердечный кашель, механизм его развития
Основой развития сердечного кашля является недостаточность насосной функции сердца при сердечных заболеваниях, а именно способность желудочков изгонять кровь в достаточном объеме. Это приводит к развитию застоя крови в малом кругу кровообращения, который является легочным. В свою очередь при застое крови в легких, жидкая ее часть (плазма) выходит в межклеточное пространство легких, вызывая их отек. А отек сдавливает нервные окончания в бронхах и альвеолах, что является рефлекторным механизмом появления кашля.
Причины сердечного кашля
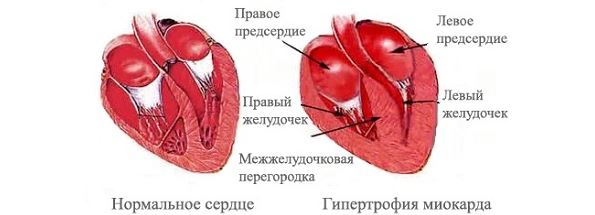
- Гипертоническая болезнь – повышение системного артериального давления повышает нагрузку для работы сердечной мышцы (миокард) правого и левого желудочка. Такая нагрузка вначале компенсируется гипертрофией (утолщением) миокарда, но со временем происходит истончение стенок сердца с развитием недостаточности его насосной функции.
- Инфаркт миокарда – это гибель участка стенки сердца вследствие резкого нарушения ее кровоснабжения. Погибшие клетки заменяются соединительной тканью, которая не выполняет насосную функцию.
- Пороки сердца – представляют собой недостаточность клапанов между предсердиями и желудочками. Это вызывает обратный ток крови (регургитацию) и повышение нагрузки на миокард и постепенное развитие его функциональной недостаточности. Пороки могут быть врожденными и появляться у детей, и приобретенными при ревматизме.
- Миокардиопатия – патология сердечной мышцы, при которой нарушается обмен веществ в ней с развитием недостаточности. Такой процесс часто бывает вследствие длительной интоксикации (отравление) алкоголем, медикаментами, никотином, наркотическими веществами.
- Миокардит – воспаление миокарда в результате инфекции или аутоиммунного процесса. Часто миокардит является результатом перенесенной дифтерии или ангины, после которых в организме перекрестно вырабатываются антитела к клеткам сердечной мышцы (кардиомиоциты).
- Заболевания щитовидной железы, с повышенной продукцией гормонов, которые усиливают интенсивность обменных процессов в миокарде, с последующим истощением.
Симптомы сердечного кашля
Основным проявлением является появление кашля, который имеет ряд особенностей:
- кашель чаще сухой, без выделения мокроты;
- параллельно с кашлем развивается одышка – затрудненный вдох и ощущение нехватки воздуха;
- усиление одышки и кашля провоцируют даже небольшие физические нагрузки;
- интенсивность кашля усиливается ночью в горизонтальном положении, так как это приводит к усилению отека легких.
Кроме кашля при сердечной недостаточности появляются и другие симптомы, связанные с недостатком насосной функции:
- Отеки ног, которые усиливаются к вечеру, а после ночного сна сходят.
- Боли в груди после физической нагрузки.
- Общая мышечная слабость и повышенная утомляемость.
- Снижение веса.
- Увеличение в объеме живота за счет выхода жидкости в полость брюшины (асцит).
- Вынужденное положение человека полусидя, что улучшает отток крови из легких в левое предсердие и снижает интенсивность сердечного кашля.
Диагностика
Клинический диагноз сердечного кашля с другими симптомами сердечной недостаточности не вызывает затруднения. Но в случае развития кашля на ранних стадиях, для постановки диагноза и его дифференцирования проводятся дополнительные лабораторные и инструментальные исследования.
Лечение
Стоит помнить, что при сердечном кашле использование противокашлевых и отхаркивающих препаратов эффекта не даст. В первую очередь терапевтические мероприятия должны быть направлены на болезни сердца, которые привели к недостаточности. Есть 2 основных направлений лечения:
- Этиотропная терапия.
- Патогенетическая терапия.
Этиотропная терапия
Это лечение является основным и направлено на устранение причин сердечной недостаточности:
- Снижение артериального давления при гипертонической болезни.
- Восстановление проходимости сосудов при ишемической болезни и инфаркте миокарда.
- Хирургическая пластика недостаточности клапанов или замена на искусственный клапан.
- Медикаментозное лечение гиперфункции щитовидной железы.
- Мероприятия, направленные на уменьшение токсических влияний на сердечную мышцу.
- Препараты иммунодепрессанты для уменьшения активности иммунной системы при ревматизме.
Патогенетическая терапия
Целью такой терапии является увеличение амплитуды сокращения миокарда и улучшение насосной функции сердца. Для этого применяется группа препаратов – сердечные гликозиды. Эти лекарства обладают токсическим действием на организм.
Поэтому начало их приема, дозировку и длительность курса устанавливает врач кардиолог.
Появление сухого кашля, который не поддается лечению противокашлевыми средствами, является поводом к посещению врача кардиолога.
Сердечный кашель
Сердечный кашель – это условный медицинский термин, отображающий развитие различной степени дыхательных нарушений у пациентов кардиологического профиля. В отдельный клинический симптом кашель сердечного происхождения выделяется по сей день в связи с тем, что возникновение его у пациента, страдающего заболеванием сердца, является крайне неблагоприятным диагностическим признаком.
Следует учитывать, что не все кардиальные патологии должны сопровождаться появлением кашля, у большей части кардиологических пациентов наблюдается эквивалент сердечного кашля – нарастающая одышка. Наиболее тяжело больные переносят кашель при сердечной астме, так как данное состояние характеризуется выраженными кардиогемодинамическими и дыхательными расстройствами.
Причины сердечного кашля
В некоторых ситуациях развитие у пациента кардиальной патологии длительное время не сопровождается формированием клинической картины, отображающей поражение структур сердечно-сосудистой системы. Данная категория пациентов может длительное время обследоваться у пульмонолога по поводу имеющегося мучительного кашля, возникающего при повышенной физической активности. Обязанностью лечащего врача в этой ситуации является дополнительное детальное обследование такой категории пациентов на предмет наличия бессимптомной кардиальной патологии, так как кашель является патогномоничным признаком для развития сердечной недостаточности.
Выделяется отдельная группа кардиальных патологий, декомпенсирующих деятельность сердца, к которым относятся пороки клапанного аппарата сердца, воспалительные заболевания миокарда, ишемическое повреждение сердца и кардиомиопатии. Любое органическое поражение структур сердца рано или поздно способствует развитию сердечной недостаточности, последствие которой является застой в венозных коллекторах как малого, так и большого круга кровообращения.
Таким образом, практически любая кардиальная патология может провоцировать развитие сердечного кашля. Самыми распространенными фоновыми заболеваниями для развития застойной сердечной недостаточности является атеросклеротическая болезнь с сопутствующим ишемическим повреждением миокарда. При длительном течении ишемические очаги в миокарде претерпевают склеротические изменения, в результате чего значительно ухудшается основная функция сердца. Кроме того, прогрессированию сердечного кашля способствует развитие артериальной гипертензии у пациента.
Недостаточное кровенаполнение легочной ткани неизбежно сопровождается компенсаторным бронхоспазмом, что проявляется в виде появления у пациента сухого кашля. Сухой сердечный кашель является одним из специфических патогномоничных критериев заболеваний средостения и аневризмы аорты. Не осложненный легочный застой сопровождается возникновением импульса кашля в легочной паренхиме с последующим его распространением по нервным путям одновременно с импульсами одышки, в связи с чем, эти симптомы при сердечной недостаточности часто сочетаются.
Сердечный кашель у ребенка может развиваться на фоне врожденного порока сердца. сопровождающегося гемодинамическим сбросом слева направо, результатом которого является обогащение малого круга кровообращения и повышение давления в просвете легочной артерии.
Сердечный ночной кашель является важным диагностическим критерием развития инфекционного эндокардита. возникновение приступов которого имеет четкую зависимость от нарастания температурной реакции пациента в ответ на септическое повреждение.
Таким образом, сердечный кашель является либо проявлением сердечной недостаточности и венозного застоя в легких, либо признаком поражения дыхательного аппарата человека, как осложнение кардиальной патологии.
Симптомы и признаки сердечного кашля
Механизм развития кашля, как сложного рефлекторного акта заключается в резком выдохе на фоне смыкания голосовых связок, развитие которого направлено на удаление секрета из просвета бронхов. Так как кашель, как и другие дыхательные расстройства в большей степени является отображением воспалительного, аллергического поражения дыхательных путей, в начальной стадии заболевания даже опытному специалисту тяжело дифференцировать кардиальный кашель.
Существуют абсолютные клинические характеристики, отличающие кашель при сердечных заболеваниях от подобных дыхательных расстройств, наблюдающихся при органическом поражении дыхательных путей. Так, при митральном стенозе у пациента наблюдаются эпизоды сухого приступообразного кашля с кровохарканьем, сопровождающегося резкой потливостью и выраженной мышечной слабостью.
Пациенты, страдающие кардиальной патологией, осложненной левожелудочковой недостаточностью описывают сердечный кашель, как изнуряющее удушье, возникающее преимущественно в вечернее время, для устранения которого больной начинает кашлять. Облегчение состояния наступает лишь после того, как пациенту удается откашлять хотя бы минимальное количество мокроты.
В ситуации, когда эпизод сердечного кашля заканчивается выделением большого объема мокроты грязно-бурой окраски, следует предположить развитие правожелудочковой недостаточности, усугубляющей состояние пациента. Тяжелый застой по малому кругу кровообращения в сочетании с мерцательной аритмией может стать благоприятным фоном для развития тромбоэмболического синдрома, главным признаком которого является кровохарканье. Кроме того, данный вариант сердечного кашля практически в 100% случаев сопровождается нарушением ритмичности сердечной деятельности и неспецифическим кардиалгическим болевым синдромом. Тяжелое течение сердечного кашля может провоцировать синкопальные состояния, возникновение которых обусловлено повышенным внутригрудным давлением, на фоне которого значительно снижается поступление крови в сердце.
Принципиальным отличием сердечного кашля от кашля, наблюдающегося в симптомокомплексе острого респираторного заболевания, является полное отсутствие признаков инфекционного поражения организма (температурной реакции, катаральных явлений в носоглотке, воспалительных изменений в лабораторном анализе крови). Кроме того, кашель при сердечном приступе редко сопровождается выделением бронхиального секрета, в то время как для воспалительных заболеваний органов дыхательной системы характерен продуктивный кашель с выделением мокроты гнойного, реже слизистого характера.
При обследовании пациента с кашлем следует учитывать, что люди, страдающие кардиальной патологией, более других подвержены воспалительному поражению трахеобронхиального аппарата, поэтому возникновение кашля у этой категории лиц может быть спровоцировано не только застоем по малому кругу кровообращения. В этой ситуации целесообразно всесторонне обследовать пациента с обязательным определением наличия воспалительных элементов в бронхиальном секрете.
При объективном осмотре пациента, страдающего сердечном кашлем, обусловленным исключительно венозным застоем, аускультативно определяются единичные мелкопузырчатые влажные хрипы, не имеющие четкой локализации. Наличие распространенных сухих свистящих хрипов на всем протяжении легочных полей с обеих сторон свидетельствуют в пользу развития бронхита. В ситуации, когда сердечный кашель осложняется развитием застойной пневмонии, аускультативно выслушивается очаг влажных хрипов с сопутствующей крепитацией.
Кашель при сердечной недостаточности
В патогенетическом механизме развития сердечного кашля при сердечной недостаточности разделяется несколько этапов, при длительном течении которых у пациента развиваются тяжелые осложнений в виде отека легких и сердечной астмы. В большей степени дыхательные расстройства развиваются при патологическом изменении левого желудочка, что проявляется в снижении интенсивности и регулярности его сокращения. Результатом такого продолжительного снижения инотропной функции левого желудочка является прогрессирующее повышение давления в сосудах малого круга кровообращения, к которым относятся легочные сосуды. Замедленный кровоток в легочных капиллярах провоцирует повышение венозного типа давления, в результате чего развивается диффузная тканевая гипоксия.
Длительное гипоксическое поражение сопровождается усиленной выработкой коллагеновых соединительнотканных волокон фибробластами, скоплением их в проекции межальвеолярных перегородок и развитием распространенного пневмофиброза. В связи с тем, что в сосуды микроциркуляторного русла длительное время не поступает кровь, большинство из них облитерируются, что еще больше усугубляет кровенаполнение легких.
В результате «выключения» из общего легочного кровотока большого количества сосудов мелкого калибра создаются условия для повышения давления в системе легочной артерии. Последствием такого повышенного внутрисосудистого давления является компенсаторное увеличение сократимости миокарда правого желудочка, провоцирующее увеличение толщины миокарда в этой зоне. При истощении компенсаторных возможностей правых отделов сердца развивается прогрессирующее расширение полости правого желудочка. Эта ситуация является необратимой, так как у пациента развивается тотальный венозный застой по обоим кругам кровообращения. На этой стадии заболевания пациенты предъявляют характерные жалобы на возникновение сердечного кашля, интенсивность которого прогрессивно увеличивается в ночное время, в связи с чем, больные принимают вынужденное положение с приподнятым головным концом кровати. Данные клинические проявления носят хронический характер, однако при возникновении острой левожелудочковой недостаточности, дыхательные расстройства резко нарастают, и развивается типичная симптоматика отека легких.
Время появления, частота и длительность приступов сердечного кашля у пациента является диагностическим признаком, характеризующим процесс прогрессирования застойной сердечной недостаточности. Так, в начальной стадии, сердечный кашель беспокоит только в ситуации имеющегося факта интенсивной физической нагрузки, являющейся непривычной для человека. При стойкой сердечной недостаточности приступы сердечного кашля беспокоят пациента при умеренной физической или психо-эмоциональной активности, причем эпизод данного приступа может длиться довольно продолжительное время. Крайняя степень сердечной недостаточности проявляется выраженными дыхательными расстройствами у пациента, при которых кашель и одышка наблюдается у человека постоянно, даже во время сна.
Длительное течение сердечного кашля при хронической сердечной недостаточности сопровождается развитием изменений со стороны дыхательного аппарата пациента, заключающихся в снижении максимальной вентиляционной способности легких, пониженного показателя жизненной емкости легочной ткани, неравномерности вентиляции легочной паренхимы. Такие изменения неизбежно приводят к развитию дыхательной недостаточности рестриктивного типа, обусловленной снижением подвижности легочной паренхимы и повышением бронхиального сопротивления.
При условии нарушенной вентиляции легочной паренхимы, гемодинамических нарушений в системе малого круга кровообращения, посткапиллярной легочной гипертензии, застоя и «пропотевания» жидкого компонента плазмы крови в альвеолы создаются благоприятные условия для распространения инфекции и сопутствующего формирования пневмонической инфильтрации застойного типа.
Возникающее у кардиальных больных кровохарканье, которое наблюдается при тяжелом приступе сердечного кашля, развивается в результате диапедеза и разрыва дилатированных бронхиальных и легочных капилляров. В некоторых ситуациях разрыв вен бронхиального порядка может сопровождаться легочным кровотечением, которое является довольно частым осложнением левожелудочковой сердечной недостаточности .
Лечение сердечного кашля
Несмотря на то, что основным компонентом лечения сердечного кашля является применение медикаментозной коррекции гемодинамических нарушений, как результата сердечной недостаточности, большое значение имеют немедикаментозные мероприятия, действие которых направлено на облегчение состояния пациента во время приступа сердечного кашля.
Первоочередным условием для успешного лечения сердечного кашля является нормализация режима отдыха и физической активности. Пациент, страдающий кардиальной патологией должен достаточное количество времени уделять отдыху в спокойной обстановке, а также ночному сну.
Кроме того, профилактическим мероприятием, направленным на предотвращение прогрессирования органического поражения сердечной мышцы, и как следствия, сердечного кашля, является коррекция пищевого поведения больного. Пациентам, страдающим сердечной недостаточностью, кардиологи рекомендуют резко ограничивать употребление поваренной соли, а также продуктов с высоким содержанием холестерина. Конечно, об употреблении пациентом алкогольных напитков и курения не может быть и речи, так как научно доказана корреляционная связь меду усугублением течения сердечной недостаточности и вредными привычками.
Так как сердечный кашель является отображением развития тяжелой сердечной недостаточности, возникающей при различных органических повреждениях сердца, медикаментозное лечение данного состояния должно быть в первую очередь этиологически направленным. В большинстве ситуаций, устранение или компенсация гемодинамических нарушений методом применения лекарственных средств различных фармакологических групп, позволяет нивелировать проявления сердечного кашля без применения специфического лечения. К сожалению, пациенты, длительно страдающие сердечным кашлем, не осознают серьезность сложившейся ситуации и обращаются за медицинской помощью на стадии декомпенсированной сердечной недостаточности, при которой полное выздоровление пациента невозможно. В связи с этим, кардиологическая ассоциация предлагает алгоритм скринингового обследования пациентов, страдающих дыхательными расстройствами, включающий обследование на предмет наличия органической патологии сердца.
Все медикаментозные группы препаратов, применяемые в качестве терапевтического средства борьбы с сердечным кашлем должны быть патогенетически оправданными, так как устранение признаков сердечной недостаточности само по себе способствует самостоятельному нивелированию кашля. Симптоматические препараты в виде средств, угнетающих кашлевой рефлекс или муколитики используются только в случае имеющихся признаков присоединения инфекционного поражения бронхов.
Проявление у пациента признаков наличия пневмонической инфильтрации в легких является обоснованием для назначения адекватной схемы антибактериальной терапии (Цефтриаксон 1 млн ЕД 2 раза в сутки внутримышечно или внутривенно). Длительность антибактериальной терапии контролируется показателями анализа крови и рентгенологической динамикой.
Патогенетически обоснованным является назначение пациенту с сердечным кашлем препарата группы диуретиков, особенно при имеющихся сопутствующих признаках периферического отечного синдрома, одышки с наличием застойных хрипов в легких. Данная категория препаратов способствуют уменьшению сердечного кашля и даже его полному исчезновению, однако следует учитывать, что диуретические средства обладают способностью усиливать активность симпатико-адреналовой системы, что усугубляет течение основного заболевания. Учитывая эту особенность, диуретическая терапия должна применяться с одновременным назначением препаратов, снижающих нейрогуморальную активацию (Эналаприл по 10 мг утром перорально).
В качестве препаратов первого ряда при имеющихся у пациента признаках сердечного кашля, как одного из критериев сердечной недостаточности, применяются петлевые диуретические средства (Фуросемид, Этакриновая кислота). Однако в последнее время всемирная ассоциация кардиологов выпустила новые рекомендации, согласно которым сердечный кашель умеренной интенсивности хорошо поддается лечению тиазидными диуретиками. Диуретические средства группы калийсберегающих для лечения сердечного кашля используются крайне редко.
При рассмотрении вопроса подбора адекватной схемы назначения диуретика, следует учитывать тяжесть состояния пациента. При умеренно выраженных проявлениях сердечного кашля рекомендуется применение одного препарата утром в минимальной эффективной дозе, которая составляет для Фуросемида 20 мг, Гидрохлортиазида 25 мг, Торасемида 10 мг, Этакриновой кислоты 25 мг. Как правило, данной дозировки препаратов достаточно для нормализации состояния пациента, страдающего мучительными приступами сердечного кашля.
В качестве дополнительной немедикаментозной терапии, которая редко применяется изолированно, однако обладает хорошей эффективностью в отношении борьбы с дыхательными расстройствами у пациентов, страдающих сердечной недостаточностью, является кислородотерапия. Применение кислородотерапии позволяет значительно улучшить качество жизни больного благодаря уменьшению тягостного ощущения одышки, улучшению сна, увеличения физической активности.
Сердечный кашель – какой врач поможет. При наличии или подозрении на развитие сердечного кашля следует незамедлительно обратиться за консультацией к таким врачам как кардиолог и/или ревматолог.
Кашель при сердечной недостаточности: симптомы, лечение, профилактика
Кашель – непроизвольное сокращение мускулатуры дыхательных путей с целью их очищения от посторонних частиц и слизи. Обычно в основе такого рефлекса лежит раздражение бронхов, спровоцированное респираторной инфекцией. А бывает ли кашель при сердечной недостаточности, симптомы и лечение которого интересуют читателей разного возраста? Ответы на этот и другие вопросы помогут распознать серьезный недуг и избавиться от него
Механизм развития сердечного кашля
Сухой кашель при недостаточности сердца обусловлен цепочкой нарушений гемодинамических процессов, характерных для данной патологии:
- Поскольку левый желудочек при ХСН сокращается с перебоями, в легочном (малом) круге кровообращения повышается давление, в том числе — в сосудистой сети дыхательных путей.
- Из-за торможения кровотока в мелких сосудах легких нарастает дефицит кислорода в расположенных рядом тканях, резко повышается венозное давление.
- На фоне нехватки кислорода образуется много коллагеновых (соединительных) волокон: они закупоривают капилляры, пространство между ними и легочными альвеолами.
- При запущенной форме болезни происходит застой крови в легких, начинается спайка сосудов, делая в дальнейшем кровоток в них невозможным. Из-за уменьшения суммарного просвета сосудистой сети малого круга резко возрастает давление в легочной артерии – в итоге патологически расширяются правые камеры сердца (желудочек и предсердие).
- Нарушается снабжение кислородом миокарда левого желудочка. Он сначала гипертрофируется, а затем наступает дистрофия мышечного слоя, ухудшается сократительная деятельность сердца.

- В легких появляются участки фиброзной ткани: так постепенно формируется пневмосклероз.
- Застоявшаяся в артериолах кровь истончает их стенки. Сквозь них просачивается жидкая кровяная плазма, попадает в альвеолы и паренхиму легких. В результате затрудняется обогащение кислородом крови, приходящей из большого круга, пневмосклероз становится хроническим.
- Ослабляется дыхательная деятельность, начинается одышка, появляется удушливый кашель.
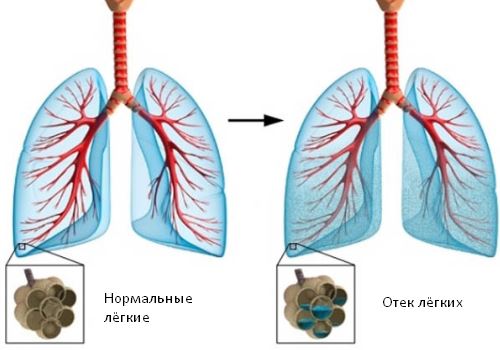
Важно: При усилении застойных явлений и осложнений в виде сопутствующих кардиологических заболеваний (гипертонического криза, инфаркта миокарда) плазма быстро заполняет легочную ткань. В итоге полностью блокируется отток крови из легких, вызывая сердечную астму или их отек.
Причины заболевания
Пусковым механизмом сердечного кашля является недостаточность главного органа. Это довольно распространенное осложнение острых и хронических кардиологических болезней. Когда патология сердца только появилась, оно пытается восстановить часть своих функций. Постепенно сократительная способность снижается, возникают признаки левожелудочковой недостаточности, которую могут спровоцировать следующие заболевания:
Причины кашля при сердечной недостаточности у маленького ребенка – это обычно ВПС. У взрослого или пожилого человека кашель чаще всего развивается на фоне приобретенных пороков или ИБС.
Симптомы кашля при недостаточности сердца
Изнурительные приступы беспокоят больного в вечернее и ночное время, когда усиливаются застойные явления. Респираторные нарушения, вызванные сердечной патологией, имеют особые клинические проявления:
- Почти никогда не выделяется мокрота – кашель в подавляющем большинстве случаев сухой.
- Пациент страдает от одышки, испытывает затруднения со вдохом (он получается свистящим).
- Кашель усиливается в горизонтальной позиции.

- Усугубление кашля наблюдается при физической нагрузке, даже незначительной.
- Помимо респираторных явлений наблюдаются специфические признаки сердечной недостаточности – тахикардия, резкий спад артериального давления (даже если перед этим была гипертония).
Сердечная недостаточность накладывает отпечаток и на внешний вид пациента. Отмечается утренняя отечность конечностей и всего тела, посинение (возможно побледнение покровов и сероватый оттенок) кожи, набухание шейных вен.
Важно: Если признаки кардиологической патологии не наблюдаются, то у пациента, скорее всего, заболевание органов дыхательной системы.
Виды кашля при ХСН
Покашливание при сердечной недостаточности зависит от степени поражения сердца и легких, продолжительности болезни, наличия сопутствующих патологий. Кашель, возникающий на фоне застоя жидкости в легочной ткани, может носить различный характер и сочетаться с другими симптомами:
Бывает, что сердечная недостаточность вызывает осложнение в виде воспаления бронхов, провоцируя кашель с гнилостной или слизисто-гнойной мокротой. Это объясняется снижением иммунитета, повышением уязвимости ослабленной легочной ткани к инфекциям. Симптоматика схожа с признаками заболевания нижних дыхательных путей: слабость, повышенная температура, отсутствие аппетита, утомляемость.
Диагностика заболевания
Распознать кардиологическую природу кашля, бронхита, пневмонии помогут ранее приведенные симптомы недостаточности сердца. Для постановки точного диагноза медики пользуются современными аппаратными методами:
Дополнить диагностику помогают лабораторные исследования. Общий анализ крови позволяет выявить инфаркт (высокий уровень СОЭ) или ХСН (низкий гемоглобин). Анализ крови на тропонины выявляет поражения сердечной мышцы при кардиомиопатии или инфаркте.
Лечение кашля при ХСН
Выясняя, как и чем лечить кашель, развивающийся на фоне сердечной недостаточности/проявляющийся при сердечной недостаточности, можно обращаться как к традиционной медицине, так и к народным средствам.
Медикаментозная терапия
Прежде всего, кардиолог назначает курс лечения от основного заболевания, в который входят β-адреноблокаторы, ингибиторы АПФ, антагонисты рецепторов к альдостерону. Если болезнь сопровождается гипертонией, необходимы гипотензивные препараты, при сбоях ритма – противоаритмические. Для симптоматического лечения применяют мочегонные, сосудорасширяющие, муколитические средства, при необходимости – анестетики.
Диуретики
Мочегонные средства способствуют выходу из организма лишней жидкости, тем самым снижая давление. Выбор таблеток в фармацевтической сети довольно широк, но наиболее популярны у медиков такие варианты:
- «Индапамид». Препарат пролонгированного действия преграждает путь в лимфу для катионов водорода, хлора, натрия и снижает давление, не вызывая существенного учащения мочеиспускания. «Индапамид» не влияет на липидно-углеводный обмен, поэтому его без опасений могут принимать больные сахарным диабетом. Благодаря продленному действию, одна таблетка препарата нормализует давление на протяжении суток.

- «Верошпирон». Блокируя выработку гормона альдостерона, препарат удерживает калий и, напротив, усиливает экскрецию катионов натрия и хлора. При этом уменьшаются потери катионов водорода, активизируется вывод из организма избыточной жидкости, снижается кислотность мочи, уменьшаются показатели кровяного давления.
Вазодилататоры
Задача этой группы препаратов – расширение просвета сосудов. Применяют следующие:
- «Атаканд». Таблетки нейтрализуют влияние гормона ангиотензина, уменьшают показатели артериального давления. Ежедневная доза приема – 1 таблетка по 0,008 г. Курс приема – 2-3 месяца.
- «Лозартан». Препарат нормализует кровоток и снижает давление в легочном круге кровообращения, способствует выводу жидкости и катионов натрия. Принимают таблетки в течение полутора месяцев.

Муколитики
Это медикаменты для снижения вязкости и отхаркивания мокроты, уменьшения интенсивности кашля. Прописывают:
- «Глауцин». Эффективен при сердечном кашле, успокаивает вегетативную нервную систему, производит анестезирующее действие, уменьшает АД. Курс приема – 7 дней.
- «Коделак бронхо с чабрецом». Комплексное средство, содержащее амброксол, натрия глицирризинат, чабрец. Сочетает муколитические, отхаркивающие, противовоспалительные, спазмолитические свойства. Показан при беременности и детском возрасте до 2 лет.

- «Кодеин». Сильнодействующее средство с наркотическим эффектом, быстро устраняет раздражение кашлевого центра, снимает боль. Применяют с осторожностью, суточная доза – 15-60 мг. Продолжительность приема определяет врач (возможно привыкание).
Нетрадиционная медицина
Проводя лечение кашля при сердечной недостаточности, в домашних условиях можно дополнять его народными средствами. Вот несколько эффективных рецептов:
- Настой из калины. В чашке растирают 20 г спелых ягод, заливают стаканом кипятка, настаивают полчаса. Принимают по полстакана дважды в день в течение месяца, для улучшения вкуса добавляют мед. Настой вылечивает болезни сердца, нормализует АД.
- Овсяный отвар. 100 г хлопьев заливают 0,5 л воды, доводят до кипения, томят на слабом огне под крышкой, затем снимают и дают полученной массе остыть. Добавляют треть стакана сухого измельченного корня девясила, на 2 часа снова ставят на плиту, охлаждают и процеживают. Принимают по 0,5 стакана 3 раза в день, длительность курса – 15 дней.

- Пюре из свежей тыквы. Плод очищают от кожуры и натирают на мелкой терке. Средство предупреждает появление отеков и эффективно убирает их. При ХСН тыквенную мякоть рекомендуют для ежедневного употребления.
- Успокоительный сбор. Чтобы нормализовать сердечную деятельность, готовят настой из трав, взятых в такой пропорции: по 1 части корня валерианы и листа мелиссы, 3 части тысячелистника. 1 ст. ложку смеси заливают 200 мл кипящей воды, настаивают 3 часа и процеживают. Пьют по стакану настоя в течение 30 дней.
Профилактика болезни
Не допустить появления сердечного кашля помогут превентивные меры, касающиеся образа жизни. Те же мероприятия в комплексе с медикаментозным лечением и фитотерапией ускоряют избавление от сердечной недостаточности и ее респираторного осложнения. Пациентам рекомендуют:
- Режим дня. Главное правило при кардиологических патологиях – отсутствие перегрузок, сон продолжительностью не менее 8 часов.

- Отказ от курения и спиртных напитков. Этот шаг необходим для снятия нагрузки с сердечной мышцы.
- Стрессоустойчивость. Избежать нервного переутомления или срывов помогут аутотренинг, занятия с психологом, седативные средства по рекомендации врача.
- Свежий воздух. Сердечный кашель – признак кислородного дефицита в тканях. Чтобы насытить их кислородом, следует больше бывать на воздухе. Прогулки не только наладят работу сердца и избавят от одышки: они поднимут настроение и сделают сон более крепким.
- Питание. При кардиологических заболеваниях следует свести до минимума потребление соли, вычеркнуть из меню жирные, копченые, консервированные блюда, крепкий кофе, чай, газированные напитки, ограничить потребление животного белка (в сутки – не более 1 г на 1 кг массы человека). Основные задачи – не переедать и не пить слишком много жидкости.
Для активизации кровообращения и профилактики застойных явлений нужны умеренные физические нагрузки, интенсивность которых должна расти постепенно. При сердечной недостаточности рекомендуются занятия аквааэробикой, гимнастикой, обычная или скандинавская ходьба.
Понравилась статья?
Сохраните ее!
Остались вопросы? Задавайте их в комментариях! На них ответит врач-кардиолог Мариам Арутюнян.

Окончил Уральский государственный медицинский университет по специальности «Лечебное дело». Врач-терапевт
Сердечный кашель, причины, симптомы и лечение
Сердечный кашель — это симптом респираторной и сердечной патологии. С подобной проблемой чаще всего сталкиваются взрослые люди, реже болеют дети. Данный симптом часто сочетается с одышкой, болью в груди, отеками и другими признаками. Кашель может указывать на грозную патологию, которая при отсутствии должного лечения приводит к опасным последствиям (пневмонии, отеку легких, внезапной сердечной смерти).

Сердечный кашель.
Причины сердечного кашля
Сердечный кашель является симптомом следующих заболеваний:
- Острой недостаточности левого желудочка (сердечной астмы). Эта патология характеризуется застоем крови в малом (легочном) круге. Сердечная астма может быть осложнением тяжелой нестабильной формы стенокардии, острого инфаркта, острого воспаления, аневризмы, кардиосклероза и пароксизмальной артериальной гипертензии.
- Аритмии (трепетания предсердий, мерцательной аритмии).
- Пороков клапанов (аортальной недостаточности, стеноза митрального клапана).
- Опухолей сердца (миксомы).
- Острого внутрисердечного тромбоза и тромбоэмболии.
- Сердечно-сосудистой недостаточности. При этой патологии снижается насосная функция сердца, в результате чего ухудшается его кровоснабжение.
- Кардиомиопатии. В основе развития заболевания лежат процессы, не связанные с ишемией сердца и воспалительными процессами.
- Инфекционной патологии (миокардита, перикардита).
- Ревматизма.
- Патологических изменений аорты.
Предрасполагающими факторами являются пожилой возраст, высокое артериальное давление (выше 139/89 мм.рт.ст.), курение, острые и хронические интоксикации, стресс, алкогольная зависимость, отягощенная наследственность, атеросклероз, низкая двигательная активность и эндокринные расстройства.
Как возникает кашель при болезнях сердца

Сердечный кашель.
В основе угнетения дыхательной функции и возникновения покашливания при патологии сердца лежат следующие процессы:
- Повреждение левого желудочка.
- Нарушение сократительной функции миокарда.
- Возрастание давления в малом круге.
- Переполнение камер сердца кровью.
- Отек легочной ткани. Возникает вследствие переполнения кровью сосудов, повышения их проницаемости и выхода плазмы в межклеточное пространство легких.
- Нарушение вентиляции.
- Склероз и облитерация сосудов.
- Замедление кровотока в мелких сосудах.
- Ухудшение газообмена.
- Нейрорефлекторные нарушения в результате возбуждения дыхательного центра.
Какие заболевания сопровождает сердечный кашель
Кашель может указывать на острые и хронические формы ишемической болезни сердца, сердечную недостаточность, инфекции, новообразования, аритмии и патологию клапанов.
Кашель при сердечной недостаточности
Сердечной недостаточностью называется патология, при которой сердечная мышца не способна обеспечивать потребности органов в кислороде. Для нее характерно снижение сердечного выброса во время систолы. Кашель чаще возникает на фоне острой недостаточности левого желудочка по типу сердечной астмы. При сердечной недостаточности симптомы специфичны. Для кашля характерны следующие особенности:
- Вначале сухой (без мокроты). Затем становится влажным с примесью мокроты розового цвета.
- Нередко сопровождается кровохарканьем.
- На ранних стадиях появляется в положении человека лежа и при физической нагрузке.
- Приступообразный.
- Мучительный.
- Возникает рефлекторно в ответ на отек бронхов.
- Не исчезает после отделения мокроты.
- Возникает преимущественно по ночам.
- Может провоцироваться стрессом.
- Появляется внезапно.
- Сочетается с одышкой, цианозом (посинением) кожи, удушьем и артериальной гипертензией.
- Уменьшается или исчезает при приеме нитратов (Нитроглицерина) и других сердечных средств.
- Не купируется противокашлевыми средствами и муколитиками.
- При физикальном осмотре определяются мелкопузырчатые хрипы. Человек дышит ртом.
Симптомы сердечного кашля
Кашель сухой, не сопровождается выделением гноя, интенсивный и сопровождается другими симптомами. К ним относятся:
- Цианоз. Возникает вследствие кислородной недостаточности тканей в результате нарушения легочной вентиляции. У человека синеют кончики пальцев, мочки ушей и губы.
- Ощущение страха смерти.
- Потливость.
- Повышение или падение артериального давления.
- Вздутие вен в области шеи.
- Отеки нижних конечностей.
- Боль в груди.
- Тахикардия (частое сердцебиение).
- Вынужденное положение тела. Для уменьшения симптомов люди принимают сидячую позу.
- Слабость.
- Головокружение.
- Одышка.
- Приступы удушья.
- Выделение розовой пены изо рта и носа.
- Возбуждение.
- Беспокойство.
- Ощущение нехватки воздуха и перебоев в работе сердца.
- Сухие хрипы.
Симптомы сердечного кашля у ребенка

Кашель у ребенка.
В детском возрасте данная патология диагностируется крайне редко. Кашель чаще всего бывает сухим, резким, непродолжительным, звонким и приступообразным. Он сопровождается клокочущими звуками, нехваткой воздуха, нарушением сердечного ритма, слабостью, нарушением сознания вплоть до его потери и беспокойством ребенка. Нередко появляются признаки дыхательной недостаточности в виде посинения кожи и тахипноэ.
Лечение сердечного кашля

Доктор.
Лечение сердечного кашля проводится после уточнения диагноза. Понадобятся:
- Осмотр кожи и слизистых.
- Сбор анамнеза жизни и заболевания.
- Физикальное исследование (перкуссия грудной клетки и спины, выслушивание легких и сердца, пальпация). Признаками сердечной астмы являются клокочущее дыхание, мелкопузырчатые хрипы, приглушенные сердечные тоны и частое сердцебиение.
- Электрокардиография. Помогает оценить функциональное состояние сердца и выявить инфаркт, аритмии, гипертрофию камер сердца и другие патологии.
- Эхокардиография (УЗИ). Наиболее часто обнаруживаются истончение или утолщение стенок левых отделов сердца, снижение сократимости и дефекты клапанов.
- Рентгенография в 2 проекциях.
- Исследование газового состава крови.
- Липидограмма.
- Измерение артериального давления.
- Коронарография.
- Нагрузочные тесты.
Когда вы этиологические факторы определенные узнаете, определить нужно схему терапии. Главными аспектами лечения сердечного кашля являются:
- устранение симптомов;
- устранение этиологических факторов;
- уменьшение возбудимости дыхательного центра;
- улучшение работы сердца;
- нормализация кровотока;
- устранение застоя в малом круге;
- предупреждение осложнений.
Терапия предполагает:
- Госпитализацию. Она требуется при: первом приступе кашля на фоне острой левожелудочковой недостаточности, в случае развития инфаркта миокарда, впервые выявленном приступе аритмии, артериальной гипотензии и симптомах альвеолярного отека легких.
- Оказание неотложной (доврачебной) помощи. Больного удобно усаживают, чтобы его ноги свисали с кровати. Хороший эффект дают горячие ножные ванны. Для разгрузки малого круга рекомендуется наложить на нижние конечности жгут.
- Применение лекарственных препаратов.
- Оксигенотерапию (введение увлажненного кислорода).
- Применение народных средств. Они имеют вспомогательного значение и не могут заменить медикаменты. Лечение народными средствами проводится с разрешения кардиолога. При кашле на фоне отека легких могут использоваться отвары семян льна и корней синюхи, смесь на основе соды и меда.
- Исключение интенсивных физических нагрузок.
- Нормализацию питания. Диета предполагает ограничение потребления поваренной соли, простых углеводов (содержатся в хлебобулочных и кондитерских изделиях) и жиров животного происхождения. Пищу рекомендуется готовить на пару, запекать или отваривать. Нужно ограничить потребление жидкости до 1-1,5 л в сутки. Людям, страдающим ожирением и атеросклерозом, нужно уменьшить общую калорийность пищи. Важно также отказаться от алкоголя.
- Изменение образа жизни (отказ от вредных привычек, соблюдение режима работы и отдыха, повышение двигательной активности, избегание стрессов и переохлаждения).
При кашле кардиогенной природы могут применяться следующие медикаменты:
- Сердечные гликозиды (Строфантин). Показаны при кашле на фоне сердечной недостаточности, тахисистолической формы трепетания и мерцания предсердий.
- Петлевые диуретики (Лазикс, Фуросемид). Эти препараты отек легких снимают, снять могут также кашель.
- Наркотические анальгетики (агонисты опиоидных рецепторов). Наиболее часто используются Морфин, Промедол и Омнопон. Данные лекарства вводятся инъекционно с целью подавления дыхательного центра.
- Транквилизаторы (успокоительные средства). В эту группу входят Реланиум, Сибазон и Релиум. Они не назначаются при острой дыхательной недостаточности и тяжелой гиперкапнии.
- Вазодилататоры (препараты, расширяющие сосуды). При кашле эффективны нитраты (Перлинганит, Нитроглицерин, Нанипрус и Нитро Поль Инфуз). Механизм действия нитратов связан с расширением мелких сосудов, уменьшением притока крови к сердцу и снижением периферического сосудистого сопротивления.
- Антигипертензивные препараты. Показаны при высоком артериальном давлении.
- Противомикробные препараты (антибиотики, противовирусные средства). Показаны при инфекционной природе кашля (миокардитах).
- Антиаритмические средства (Этацизин, Новокаинамид и Амиодарон). Показаны при кашле на фоне аритмии.
- Ганглиоблокаторы.
- Бета-адреноблокаторы.
- Антиагреганты и антикоагулянты. Назначаются при кардиогенном кашле на фоне инфаркта миокарда и острого тромбоза.
- Препараты, повышающие АД (Добутамин, Допамин).
Лечение должно проводиться до исчезновения кашля, пены и мокроты, нормализации цвета кожи больного, АД и ЧСС (частоты сердечных сокращений). Следует помнить: все лекарства лучше с учетом возраста больного и противопоказаний нужно принять; принимать препараты — только по назначению врача. При необходимости после устранения симптомов отека легких проводится операция (протезирование клапанов, аортокоронарное шунтирование, ангиопластика).
Кашель при сердечной недостаточности — симптомы и лечение
Сердечная недостаточность может порождать симптомы, которые, на первый взгляд, никак не связаны с заболеваниями сердца. Кашель при сердечной недостаточности изначально может быть расценен как признак аллергической реакции или простудного заболевания. Однако в данном случае все происходит иначе: кашель вызывается застоем крови в малом круге кровообращения.
 Кашель при сердечной недостаточности – довольно серьезное заболевание, которое часто путают с простудой или аллергией
Кашель при сердечной недостаточности – довольно серьезное заболевание, которое часто путают с простудой или аллергиейМеханизм возникновения кашля
Заболевания сердца приводят к нарушениям движения крови по сосудам. При нарушении функционирования левого желудочка сердце теряет способность выбрасывать необходимый объем крови из малого круга кровообращения в большой. В результате происходит застой крови, что приводит к повышению давления в малом круге кровообращения.
В результате этого нарушается процесс насыщения крови кислородом, возникает гипоксия, которая приводит к пролиферации соединительной ткани внутри сосудов. Мелкие артерии перестают функционировать, объем крови снижается, давление внутри сосудов увеличивается. В результате, левый желудочек сначала увеличивается в размерах, затем происходит истончение мышечного слоя и снижение сократительной функции. Со временем происходит замена участков легкого соединительной тканью.
Застой крови сопровождается выходом плазмы в межклеточное пространство легких и приводит к отеку. Возникший отек оказывает давление на нервные окончания в альвеолах и бронхах, – вот почему возникает рефлекторный кашель.
Любое поражение сердца органической природы с течением времени приводит к формированию сердечной недостаточности. Следовательно, практически любая патология может стать причиной кашля.
Кашель, возникающий у ребенка, иногда свидетельствует о наличии врожденного порока сердца.
Важно учитывать, что кашель при сердечной недостаточности может стать следствием и других заболеваний. Например, у взрослого кашель при ангине может плавно перейти в приступы при сердечной патологии, ведь ангина часто дает осложнения на сердце. После таких заболеваний как ангина или тонзиллит следует быть внимательным к своему здоровью и не списывать покашливание на “остаточное”. После тонзиллита может развиться тонзилло-кардиальный синдром – сердечная патология, вызванная поражением сердца вследствие воздействия токсинов.
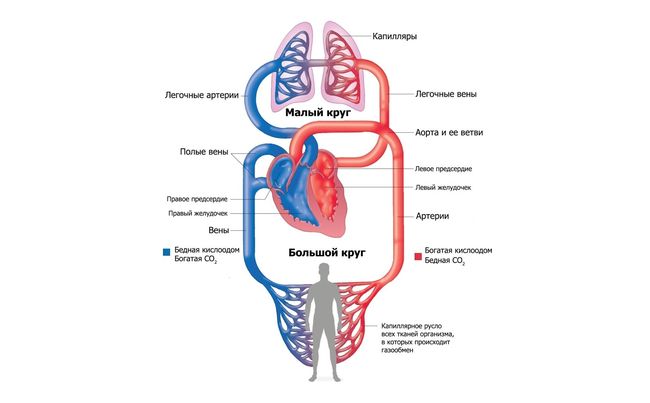
 Кашель при сердечной недостаточночти вызывается застоем крови в малом круге кровообращения
Кашель при сердечной недостаточночти вызывается застоем крови в малом круге кровообращенияВиды кашля
Кашель может проявляться по-разному, в зависимости от этиологии:
- Сухой кашель с приступами. Характерен для митрального стеноза, зачастую сопровождается одышкой. Выделение мокроты не наблюдается. Толчком к приступу кашля может стать физическая нагрузка, в состоянии покоя кашель не беспокоит пациента.
- Сухой кашель с появлением мокроты “ржавого” цвета. Возникает при застое значительного объема крови в легочных артериях. Сопровождается образованием небольшого количества мокроты со слизью, смешанной с кровянистыми прожилками – разрушенными эритроцитами.
- Кратковременный сухой кашель возникающий на фоне болей в грудной клетке. Может свидетельствовать о развитии перикардита и, как правило, является следствием ревматического поражения сердечной мышцы.
- Кашель, возникающий в вечернее или ночное время. Характерен для сердечной недостаточности, сопровождающейся выходом жидкой части плазмы крови. Возникает, когда человек занимает горизонтальное положение. В положении сидя приступ проходит. Приступы, возникающие по ночам и сопровождающиеся ростом температуры, говорят о развитии септического эндокардита.
- Кашель с красной мокротой и болью в области сердца. Может говорить о легочном инфаркте, вызванном закупоркой легочных артерий либо эмболическом инфаркте миокарда.
- Сухой удушающий кашель с розовой пеной. Характерен для острой сердечной недостаточности, приводящей к сердечной астме и отеку легкого. Часто возникает в ночное время или под воздействием физической активности и сопровождается клокочущими хрипами. В этот момент появляется панический страх смерти. Пациент пытается изменить позу – облегчение наступает в положении сидя с упором руками в твердую опору.
- Кашель с гнилостной мокротой. Такой симптом может возникнуть, если к сердечным нарушениям добавляются воспалительные процессы в бронхах. Одновременно с этим повышается температура тела, слабость, тошнота, снижается аппетит.
Дополнительные симптомы
Кашель при сердечной недостаточности, могут сопровождать такие симптомы, как:
- Отечность нижних конечностей. Отеки нарастают в течение дня и проходят после ночного отдыха;
- Боль и дискомфорт в грудной клетке, которые возникают после физической активности;
- Низкий тонус мышц и высокая утомляемость;
- Асцит;
- Стремление человека занять положение полусидя – в таком положении улучшает отток крови из легких, соответственно, кашель проходит.
Диагностика
К используемым методам диагностики относятся:
- ЭКГ – позволяет определить наличие аритмии;
- ЭхоКГ – выявляет нарушение кровоснабжения и гипертрофию;
- Рентгенологическое исследование – наличие застойных процессов;
- Компьютерная томография – устанавливает детальную картину развития имеющихся патологий и является основой для построения прогноза.

 Перед началом лечения необходимо провести полную диагностику организма
Перед началом лечения необходимо провести полную диагностику организмаЛечебные мероприятия
Лечение кашля при сердечной недостаточности должно быть комплексным и включать медикаментозные и немедикаментозные методы.
Важно соблюдать щадящий режим труда и отдыха. Необходимо позволять организму полноценно отдыхать, уделять достаточное количество часов сну – ночной сон должен занимать не менее 8 часов. В режим дня должны быть включены прогулки на свежем воздухе, а также физическая активность, при этом степень нагрузки следует обсудить с врачом. Следует избегать психо-эмоциональных стрессов, а при необходимости принимать успокоительные препараты.
Еще одним профилактическим моментом является изменение подхода к питанию. При сердечной недостаточности показано соблюдение диеты. Необходимо отказаться от употребления соли, а также холестеринсодержащих продуктов. В рацион должны входит продукты, содержащие калий. Это бананы, курага, орехи, гречка. При наличии отеков следует ограничить потребление жидкости. Обязательным условием является исключение алкоголя и табака.
В дополнение к назначению лекарственных средств может применяться кислородотерапия, которая с высокой эффективностью позволяет улучшить самочувствие пациента. Благодаря процедуре снижается одышка, нормализуется сон, повышается порог физической активности.
Медикаментозное лечение
Комплексное лечение подразумевает использование диуретиков, вазодилататоров, противокашлевых средств. Целью приема диуретиков является выведение из организма лишней жидкости, благодаря чему понижается давление в сосудах. Вазодилататоры необходимы для расширения сосудов. Противокашлевые средства назначаются в индивидуальном порядке.
К числу диуретиков, которые используют наиболее часто, относятся “Индапамид” и “Верошпирон”. Индапамид предупреждает проникновение в кровь ионов натрия, водорода и хлора, а также стимулирует небольшое расширение сосудов. Употребляют его 2-3 месяца. Верошпирон относится к гормональным препаратам, обладающим калийсберегающим эффектом. Он содействует выведению воды и натрия из организма, снижает кислотность мочи. Его следует принимать на протяжении 15 дней. Согласно последним исследованиям, наибольшей эффективностью обладают препараты с тиазидами.
Наиболее распространенными препаратами из категории вазодилататоров являются “Лозартан” и “Атаканд”. Действие Лозартана заключается в снижении давления в легочном круге кровообращения и содействию выведения воды и натрия. Курс лечения составляет 3-6 недель. Атаканд также понижает давление, воздействуя на гормон ангиотензин II. Его принимают на протяжении 2-3 месяцев.
Противокашлевые препараты необходимы для того, чтобы облегчить состояние пациента при наличии вязкой мокроты. Также они обладают анестезирующим действием. Могут быть назначены “Кодеин” либо “Глауцин”. Кодеин – характеризуется наркотическим эффектом, он воздействует на кашлевой центр в головном мозге, прекращая таким образом удушливый кашель. Также он может устранить болевые ощущения. Однако этот препарат способен вызвать зависимость и развитие бронхоспазмов. Глауцин дает местный обезболивающий эффект, а также воздействует на нервную систему, успокаивая ее.
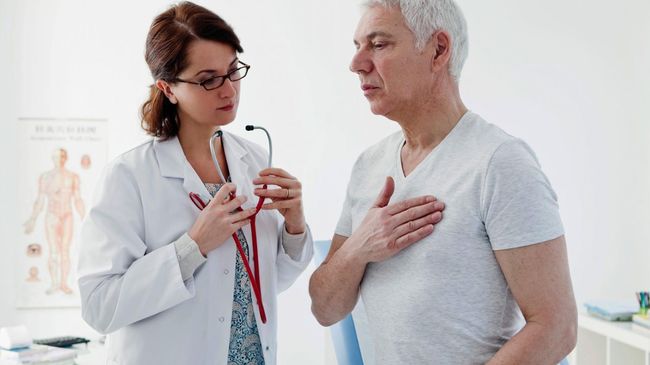
 При первых симптомах кашля при сердечной недостаточности необходимо обратиться к врачу
При первых симптомах кашля при сердечной недостаточности необходимо обратиться к врачуНародные рецепты
Самостоятельно подбирать и использовать рецепты народной медицины для лечения кашля при сердечной недостаточности не следует. Устранить первопричину таким образом не получится, а заболевание может грозить летальным исходом. Поэтому все лечение должно быть назначено врачом и проводится под его контролем.
Если специалист не запрещает использовать нетрадиционные подходы в лечении, то можно применить один из следующих рецептов:
- Для поддержания работы сердца используют отвар с овсом. Неочищенный овес (полстакана) заливают 0,5 л воды и ставят на огонь. После закипания напиток остужают и добавляют 1/3 стакана сухого корня девясила. Отвар кипятят еще раз, после чего настаивают в течение нескольких часов. После процеживания средство готово к употреблению. К нему можно добавить небольшое количество меда. Курс лечения составляет 2 недели, дозировка – 0,5 стакана после еды.
- При сердечных заболеваниях хорошо помогает калина. Чтобы приготовить настой из нее, потребуется размять столовую ложку ягод, залить их кружкой кипятка и настаивать в течение 60 мин. По желанию можно добавить мед. Длительность курса составляет 30 дней. Принимают его дважды в день по полстакана.
- Постоянно можно использовать тыквенную мякоть – ее просто натирают на терке (0,5 кг) и съедают. Это средство помогает справляться с отеками.
Данная статья размещена исключительно в общих познавательных целях посетителей и не является научным материалом, универсальной инструкцией или профессиональным медицинским советом, и не заменяет приём доктора. За диагностикой и лечением обращайтесь только к квалифицированным врачам.