детские препараты для детей до года, спреи
Насморк – верный спутник различных заболеваний. Чаще всего вирусных, но порой и бактериальных. А еще заложенностью носа сопровождаются всевозможные аллергии – на цветение, на пыльцу, на химикаты.
Насморк, даже самая простая его форма, вовсе не так безобиден, как может показаться. Воспалительный процесс в носу протекает в непосредственной близости от головного мозга, и в любой момент способны осложниться самым нежелательным образом. К примеру, возбудители ринита могут из носовых ходов отправиться «вверх» и «вниз».
В первом случае это станет причиной отита, во тором – фарингита или ларингита. А у отита, в свою очередь, есть вероятность перерасти в менингит.
Поэтому любое лечение должно быть полным и своевременным. Помогут ли предотвратить неприятные последствия капли с антибиотиками в нос для детей? Давайте поговорим о местных противомикробных средствах.
Когда требуются?
- Когда у врача есть основания предполагать бактериальное происхождение насморка.
- При рините, особенно гнойной его форме. Когда идет бактериальное воспаление слизистой носа, каждый врач знает, что это может обернуться большими проблемами – такой насморк осложняется достаточно часто и вызывает фарингиты, ларингиты, гайморит, трахеит, аденоит.
 К тому же появление гноя в носовой слизи может говорить о том, что процесс стал хроническим. Антибактериальные капли — не средство профилактики, они не могут предотвратить осложнение, но довольно эффективно справляются с возбудителями воспалительного процесса и препятствуют дальнейшему распространению инфекции.
К тому же появление гноя в носовой слизи может говорить о том, что процесс стал хроническим. Антибактериальные капли — не средство профилактики, они не могут предотвратить осложнение, но довольно эффективно справляются с возбудителями воспалительного процесса и препятствуют дальнейшему распространению инфекции. - При гайморите. Сложные формы заболевания или затяжной гайморит довольно часто нуждаются в лечении местным антибиотиком – самостоятельно или в комплексе.
- При затяжном насморке. Когда никакие другие методы не помогли, и заложенность носа не проходит уже более 1 месяца.
- При синусите.
Таким образом, капли с антибиотиками не надо капать ребенку, если у него:
- Насморк, который сопровождает вирус гриппа или ОРВИ.
- Насморк легкой формы, без отечности, гнойных выделений и повышения температуры тела до высоких значений (выше 38,5-39 градусов).

В следующем видеоролике доктор расскажет о том, когда необходимо применять капли с антибиотиками и как правильно их подобрать.
Плюсы и минусы
Безусловное преимущество такой лекарственной формы над системными таблетками, уколами и капсулами в том, что лекарство сразу попадает туда, куда требуется – в очаг воспалительного процесса. А значит, и сразу начинает действовать. Поскольку препарат не проходит через желудок и кишечник, значительно снижается вероятность развития дисбактриоза, ассоциированного с приемом антибиотиков.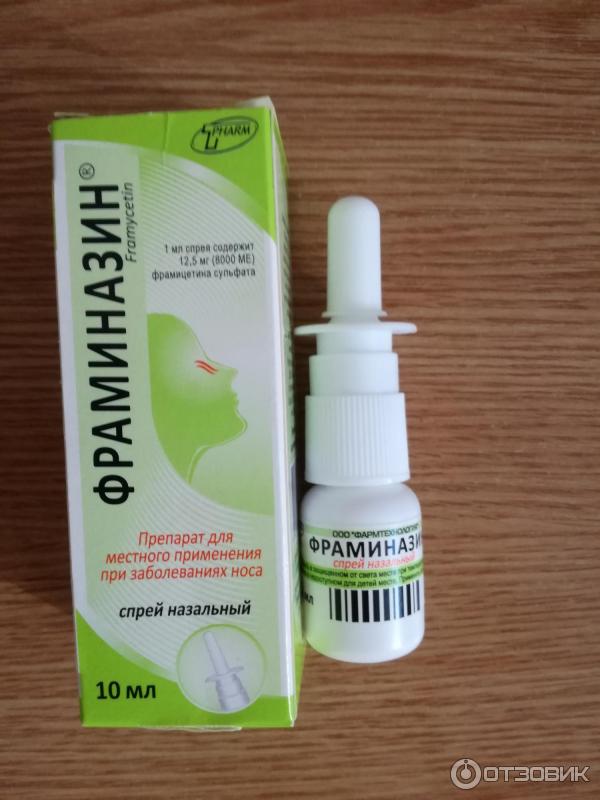
Минус таких лекарств в относительно небольшой дозировке действующего вещества. Легкие стадии болезни противомикробные препараты в каплях и спреях побеждают без затруднений, но вот более сложные стадии ЛОР-заболеваний одними местными препаратами не побороть. И порой доктор назначает капли дополнительно к системному лечению антибиотиком, т.е. прием таблеток или уколы будут проходить параллельно с закапыванием в нос.
Препараты назальные
- «Биопарокс». Начать обзор названий хочу именно с этого препарата, потому что его история довольна поучительна для тех, кто любит все подряд лечить антибиотиками. Этот противомикробный спрей был настолько популярным, что производители были вынуждены… снять его с производства. Почему? Да потому что, бесконтрольное использование препарата, доступная его цена и безрецептурный отпуск из аптек привели к тому, что «Биопарокс» брызгали и взрослые, и дети, когда надо и когда не надо.

То есть существующие ныне бактерии и палочки выработали против лекарства стойкий иммунитет. На этой печальной ноте закончилась история одного из лучших за всю историю детских антибиотиков.
- «Полидекса Спрей». Сразу два антибиотика в составе этого препарата эффективно противостоят большинству грамположительных и грамотрицательных бактерий. Спрей рекомендуется детям, которым уже исполнилось 2,5 года, и ребятам старше этого возраста. Лекарство дают при ринитах, ринофарингитах, синуситах. Противопоказан деткам с заболеваниями почек.
- «Изофра». Это назальный спрей, ошибочно называемый «каплями».
 Противомикробный препарат показан при различных болезнях верхних дыхательных путей. Лекарство можно принимать деткам в любом возрасте, но не более недели. Если эффекта нет, «Изофру» нужно прекратить забрызгивать в нос. Список противопоказаний ограничивается лишь аллергией на фрамицетин.
Противомикробный препарат показан при различных болезнях верхних дыхательных путей. Лекарство можно принимать деткам в любом возрасте, но не более недели. Если эффекта нет, «Изофру» нужно прекратить забрызгивать в нос. Список противопоказаний ограничивается лишь аллергией на фрамицетин.
Препараты, не содержащие противомикробных компонентов
«Сложные» капли

В сложные капли часто добавляют антигистаминные препараты, снимающие признаки аллергии, а также противовоспалительные и обезболивающие средства. Самые распространенные компоненты сложных капель – «Протаргол», «Интерферон», «Флуимуцил», «Левомицетин» и др.
Сложные капли нужно хранить исключительно в холодильнике, срок хранения от 5 до 15 суток. В интернете сейчас можно встретить довольно много советов о том, как разводить сложные капли самостоятельно, приводятся даже детальные рецепты. Но делать этого не стоит по двум причинам:
- Во-первых, вы не можете точно знать, какие именно составляющие нужны вашему ребенку сейчас, при конкретной инфекции, и можете сделать хуже, закапывая антибиотик при вирусном рините или растительный препарат при аллергическом насморке.
- Во-вторых, нельзя в домашних условиях рассчитать микродозы компонентов с аптечной точностью.
 А брать по совету виртуальных «гуру» ампулу одного препарата и половинку столовой ложки другого – подход не только не научный, но и преступный. Такая халатность может дорого стоить вам и вашему малышу.
А брать по совету виртуальных «гуру» ампулу одного препарата и половинку столовой ложки другого – подход не только не научный, но и преступный. Такая халатность может дорого стоить вам и вашему малышу.
Как применять?
- По схеме. Капли с антибиотиками обычно назначаются для курсового лечения, продолжительность которого должен определять врач. Препараты антимикробного действия должны приниматься несколько раз в день через равные временные промежутки. Это важно, поскольку у каждого антибиотика свое время воздействия, и когда оно заканчивается, в организм больного ребенка должна поступить новая доза препарата для борьбы с микробами.
- С предварительной подготовкой. Перед применением капель полость носа нужно промыть содовым или солевым раствором, подойдет и раствор фурацилина или морской соли («Аквамарис», «Аквалор»).
 При гнойном рините, гайморите приветствуется применение антисептика в нос, например «Мирамистина». После промывки нужно выждать около получаса, закапать сосудосуживающие капли («Виброцил»), чтобы снять отечность и «открыть» носовые ходы, и только потом приступать к закапыванию капель с антибиотиком.
При гнойном рините, гайморите приветствуется применение антисептика в нос, например «Мирамистина». После промывки нужно выждать около получаса, закапать сосудосуживающие капли («Виброцил»), чтобы снять отечность и «открыть» носовые ходы, и только потом приступать к закапыванию капель с антибиотиком.
Все капли должны быть выше комнатной температуры, можно просто погреть флакончик с лекарством в руке перед началом применения.
Для детей до 1 года
Носовые ходы у младенцев, как известно, довольно узкие. Слизистые оболочки рыхлые, а лор-органы до конца сформировались. Все это — дополнительные провоцирующие факторы к возникновению и развитию воспалительных процессов. Анатомические особенности строения носика и его пазух у крох затрудняют и процесс лечения.
Перед введением капель в носик, младенцу нужно промыть полость и оттянуть из носа слизь специальным аспиратором. Закапывать капли малышу следует, повернув его голову слегка набок.
В качестве сосудосуживающих препаратов крохе подойдут «Виброцил» или «Назол Бэби».
Что нужно запомнить?
- Капли с антибиотиком назначает только врач.
- Отменять закапывание самостоятельно нельзя, даже при наступлении улучшения
- Не стоит применять одновременно два и более видов капель или спреев с антибиотиками.
- Слишком долгое применение капель и спреев с противомикробными компонентами может вызвать кровоточивость носа – при перепадах атмосферного давления у ребенка могут начаться носовые кровотечения.

- При нарушении дозировки и курса лечения бактерии могут стать резистентными к антибиотику, и в следующий раз этим препаратом пользоваться уже будет нельзя. Придется подыскивать ребенку новое лекарство, более сильнодействующее и, вероятно, более дорогостоящее.
- При частом закапывании противомикробных капель у ребенка может сформироваться аллергическая реакция.
- К побочных действиям приема капель и спреев с антибиотиком в нос могут быть анемия, потеря аппетита, изменение цвета эмали зубов у ребенка, приступы тошноты и расстройство стула. Будьте внимательны!
В следующем видеоролике доктор комаровский расскажет о том, стоит ли принимать капли с антибиотиками для детей и в каких случаях.
youtube.com/embed/nsgjQZNGfLk?modestbranding=1&iv_load_policy=3&rel=0″/>
детские препараты для детей до года, спреи
Насморк – верный спутник различных заболеваний. Чаще всего вирусных, но порой и бактериальных. А еще заложенностью носа сопровождаются всевозможные аллергии – на цветение, на пыльцу, на химикаты.
Насморк, даже самая простая его форма, вовсе не так безобиден, как может показаться. Воспалительный процесс в носу протекает в непосредственной близости от головного мозга, и в любой момент способны осложниться самым нежелательным образом.
К примеру, возбудители ринита могут из носовых ходов отправиться «вверх» и «вниз». В первом случае это станет причиной отита, во тором – фарингита или ларингита. А у отита, в свою очередь, есть вероятность перерасти в менингит.
Поэтому любое лечение должно быть полным и своевременным. Помогут ли предотвратить неприятные последствия капли с антибиотиками в нос для детей? Давайте поговорим о местных противомикробных средствах.
Когда требуются?
- Когда у врача есть основания предполагать бактериальное происхождение насморка. Самый верный способ узнать это – сделать специальный бактериологический анализ слизи из носа.
- При рините, особенно гнойной его форме. Когда идет бактериальное воспаление слизистой носа, каждый врач знает, что это может обернуться большими проблемами – такой насморк осложняется достаточно часто и вызывает фарингиты, ларингиты, гайморит, трахеит, аденоит.
 К тому же появление гноя в носовой слизи может говорить о том, что процесс стал хроническим. Антибактериальные капли — не средство профилактики, они не могут предотвратить осложнение, но довольно эффективно справляются с возбудителями воспалительного процесса и препятствуют дальнейшему распространению инфекции.
К тому же появление гноя в носовой слизи может говорить о том, что процесс стал хроническим. Антибактериальные капли — не средство профилактики, они не могут предотвратить осложнение, но довольно эффективно справляются с возбудителями воспалительного процесса и препятствуют дальнейшему распространению инфекции. - При гайморите. Сложные формы заболевания или затяжной гайморит довольно часто нуждаются в лечении местным антибиотиком – самостоятельно или в комплексе.
- При затяжном насморке. Когда никакие другие методы не помогли, и заложенность носа не проходит уже более 1 месяца.
- При синусите.
Таким образом, капли с антибиотиками не надо капать ребенку, если у него:
- Насморк, который сопровождает вирус гриппа или ОРВИ.
- Насморк легкой формы, без отечности, гнойных выделений и повышения температуры тела до высоких значений (выше 38,5-39 градусов).

В следующем видеоролике доктор расскажет о том, когда необходимо применять капли с антибиотиками и как правильно их подобрать.
Плюсы и минусы
Безусловное преимущество такой лекарственной формы над системными таблетками, уколами и капсулами в том, что лекарство сразу попадает туда, куда требуется – в очаг воспалительного процесса. А значит, и сразу начинает действовать. Поскольку препарат не проходит через желудок и кишечник, значительно снижается вероятность развития дисбактриоза, ассоциированного с приемом антибиотиков.
Минус таких лекарств в относительно небольшой дозировке действующего вещества. Легкие стадии болезни противомикробные препараты в каплях и спреях побеждают без затруднений, но вот более сложные стадии ЛОР-заболеваний одними местными препаратами не побороть. И порой доктор назначает капли дополнительно к системному лечению антибиотиком, т.е. прием таблеток или уколы будут проходить параллельно с закапыванием в нос.
Препараты назальные
- «Биопарокс». Начать обзор названий хочу именно с этого препарата, потому что его история довольна поучительна для тех, кто любит все подряд лечить антибиотиками. Этот противомикробный спрей был настолько популярным, что производители были вынуждены… снять его с производства. Почему? Да потому что, бесконтрольное использование препарата, доступная его цена и безрецептурный отпуск из аптек привели к тому, что «Биопарокс» брызгали и взрослые, и дети, когда надо и когда не надо.
 Теперь медикамент признан неэффективным против большинства микробов.
Теперь медикамент признан неэффективным против большинства микробов.
То есть существующие ныне бактерии и палочки выработали против лекарства стойкий иммунитет. На этой печальной ноте закончилась история одного из лучших за всю историю детских антибиотиков.
- «Полидекса Спрей». Сразу два антибиотика в составе этого препарата эффективно противостоят большинству грамположительных и грамотрицательных бактерий. Спрей рекомендуется детям, которым уже исполнилось 2,5 года, и ребятам старше этого возраста. Лекарство дают при ринитах, ринофарингитах, синуситах. Противопоказан деткам с заболеваниями почек.
- «Изофра». Это назальный спрей, ошибочно называемый «каплями».
 Противомикробный препарат показан при различных болезнях верхних дыхательных путей. Лекарство можно принимать деткам в любом возрасте, но не более недели. Если эффекта нет, «Изофру» нужно прекратить забрызгивать в нос. Список противопоказаний ограничивается лишь аллергией на фрамицетин.
Противомикробный препарат показан при различных болезнях верхних дыхательных путей. Лекарство можно принимать деткам в любом возрасте, но не более недели. Если эффекта нет, «Изофру» нужно прекратить забрызгивать в нос. Список противопоказаний ограничивается лишь аллергией на фрамицетин.
Препараты, не содержащие противомикробных компонентов
«Сложные» капли
Это капли, в составе которых более двух лекарственных компонентов. Назначают их врачи, а делают фармацевты в аптеках с рецептурным отделом. Таких аптек, конечно, немного осталось, но в каждом городе они есть. Состав сложных капель тоже определяет врач. Чаще всего они бывают с антибиотиком, с противовирусными препаратами, с гормональными средствами, с растительными компонентами.
В сложные капли часто добавляют антигистаминные препараты, снимающие признаки аллергии, а также противовоспалительные и обезболивающие средства. Самые распространенные компоненты сложных капель – «Протаргол», «Интерферон», «Флуимуцил», «Левомицетин» и др.
Сложные капли нужно хранить исключительно в холодильнике, срок хранения от 5 до 15 суток. В интернете сейчас можно встретить довольно много советов о том, как разводить сложные капли самостоятельно, приводятся даже детальные рецепты. Но делать этого не стоит по двум причинам:
- Во-первых, вы не можете точно знать, какие именно составляющие нужны вашему ребенку сейчас, при конкретной инфекции, и можете сделать хуже, закапывая антибиотик при вирусном рините или растительный препарат при аллергическом насморке.
- Во-вторых, нельзя в домашних условиях рассчитать микродозы компонентов с аптечной точностью.
 А брать по совету виртуальных «гуру» ампулу одного препарата и половинку столовой ложки другого – подход не только не научный, но и преступный. Такая халатность может дорого стоить вам и вашему малышу.
А брать по совету виртуальных «гуру» ампулу одного препарата и половинку столовой ложки другого – подход не только не научный, но и преступный. Такая халатность может дорого стоить вам и вашему малышу.
Как применять?
- По схеме. Капли с антибиотиками обычно назначаются для курсового лечения, продолжительность которого должен определять врач. Препараты антимикробного действия должны приниматься несколько раз в день через равные временные промежутки. Это важно, поскольку у каждого антибиотика свое время воздействия, и когда оно заканчивается, в организм больного ребенка должна поступить новая доза препарата для борьбы с микробами.
- С предварительной подготовкой. Перед применением капель полость носа нужно промыть содовым или солевым раствором, подойдет и раствор фурацилина или морской соли («Аквамарис», «Аквалор»).
 При гнойном рините, гайморите приветствуется применение антисептика в нос, например «Мирамистина». После промывки нужно выждать около получаса, закапать сосудосуживающие капли («Виброцил»), чтобы снять отечность и «открыть» носовые ходы, и только потом приступать к закапыванию капель с антибиотиком.
При гнойном рините, гайморите приветствуется применение антисептика в нос, например «Мирамистина». После промывки нужно выждать около получаса, закапать сосудосуживающие капли («Виброцил»), чтобы снять отечность и «открыть» носовые ходы, и только потом приступать к закапыванию капель с антибиотиком.
Все капли должны быть выше комнатной температуры, можно просто погреть флакончик с лекарством в руке перед началом применения.
Для детей до 1 года
Носовые ходы у младенцев, как известно, довольно узкие. Слизистые оболочки рыхлые, а лор-органы до конца сформировались. Все это — дополнительные провоцирующие факторы к возникновению и развитию воспалительных процессов. Анатомические особенности строения носика и его пазух у крох затрудняют и процесс лечения.
Перед введением капель в носик, младенцу нужно промыть полость и оттянуть из носа слизь специальным аспиратором. Закапывать капли малышу следует, повернув его голову слегка набок.
В качестве сосудосуживающих препаратов крохе подойдут «Виброцил» или «Назол Бэби».
Что нужно запомнить?
- Капли с антибиотиком назначает только врач.
- Отменять закапывание самостоятельно нельзя, даже при наступлении улучшения
- Не стоит применять одновременно два и более видов капель или спреев с антибиотиками.
- Слишком долгое применение капель и спреев с противомикробными компонентами может вызвать кровоточивость носа – при перепадах атмосферного давления у ребенка могут начаться носовые кровотечения.

- При нарушении дозировки и курса лечения бактерии могут стать резистентными к антибиотику, и в следующий раз этим препаратом пользоваться уже будет нельзя. Придется подыскивать ребенку новое лекарство, более сильнодействующее и, вероятно, более дорогостоящее.
- При частом закапывании противомикробных капель у ребенка может сформироваться аллергическая реакция.
- К побочных действиям приема капель и спреев с антибиотиком в нос могут быть анемия, потеря аппетита, изменение цвета эмали зубов у ребенка, приступы тошноты и расстройство стула. Будьте внимательны!
В следующем видеоролике доктор комаровский расскажет о том, стоит ли принимать капли с антибиотиками для детей и в каких случаях.
youtube.com/embed/nsgjQZNGfLk?modestbranding=1&iv_load_policy=3&rel=0″/>
Синупрет в оториноларингологии | Рязанцев С.В., Захарова Г.П., Дроздова М.В.
Санкт-Петербургский НИИ уха, горла, носа и речи
В последние годы в лечении острых синуситов, помимо традиционной антибактериальной, противовоспалительной и противоотечной терапии, большое внимание уделяется секретомоторной и секретолитической терапии. К сожалению, до недавнего времени арсенал лекарственных препаратов данной группы, зарегистрированных в России, был крайне ограничен. С 1994 г. зарегистрирован новый препарат растительного происхождения с рефлекторным секретолитическим действием Синупрет.
Препарат оказывает рефлекторное секретолитическое действие, регулируя секрецию и нормализуя вязкость слизи — устраняется мукостаз. Синупрет действует на слизистую оболочку дыхательных путей противоотечно и противовоспалительно. Сочетание эффектов препарата приводит к восстановлению дренажа и вентиляции околоносовых синусов. Синупрет нормализует защитные свойства эпителия дыхательных путей за счет улучшения реологических свойств экссудата, а также обладает иммуностимулирующей активностью. Синупрет оказывает вирусостатический эффект на вирусы гриппа, парагриппа и риносинцитиальный и потенцирует эффект антибиотиков.
Сочетание эффектов препарата приводит к восстановлению дренажа и вентиляции околоносовых синусов. Синупрет нормализует защитные свойства эпителия дыхательных путей за счет улучшения реологических свойств экссудата, а также обладает иммуностимулирующей активностью. Синупрет оказывает вирусостатический эффект на вирусы гриппа, парагриппа и риносинцитиальный и потенцирует эффект антибиотиков.
Следует заметить, что Синупрет является новым исключительно для России. В Германии Синупрет используется с 1934 г. Такой длительный срок применения позволил накопить богатый опыт и детально изучить разнообразные аспекты его фармакологического действия.
Синупрет является комбинированным препаратом растительного происхождения. Препарат, изготовленный из экологически чистого сырья, содержит широкий спектр биологически активных веществ: корень генцианы — горечи; цветы первоцвета — сапонины и флавоноиды; трава щавеля — эмодин, щавелевую кислоту, флавоноиды; цветы бузины — стеролы, тритерпены, флавоноиды; трава вербены — биофенолы, вербеналин. Эти растительные компоненты оказывают муколитическое, отхаркивающее и противовоспалительное действие, что способствует разжижению экссудата и уменьшению отека слизистой оболочки. Общими фармакологическими свойствами растений, входящих в состав Синупрета, являются: способность блокировать фазу экссудации, уменьшать явления сенсибилизации и снижать проницаемость сосудистой стенки. Кроме того, цветы первоцвета повышают активность реснитчатого эпителия и ускоряют эвакуацию секрета из дыхательных путей, обладая также и некоторым спазмолитическим действием.
Эти растительные компоненты оказывают муколитическое, отхаркивающее и противовоспалительное действие, что способствует разжижению экссудата и уменьшению отека слизистой оболочки. Общими фармакологическими свойствами растений, входящих в состав Синупрета, являются: способность блокировать фазу экссудации, уменьшать явления сенсибилизации и снижать проницаемость сосудистой стенки. Кроме того, цветы первоцвета повышают активность реснитчатого эпителия и ускоряют эвакуацию секрета из дыхательных путей, обладая также и некоторым спазмолитическим действием.
Существует мнение о малой эффективности фитопрепаратов по сравнению с синтетическими препаратами, однако ряд клинических исследований свидетельствует о близости эффектов активных субстанций, входящих в состав Синупрета, к действию синтетических муколитиков.
Синупрет выпускается в двух формах — каплях и драже. Взрослым можно назначать препарат в виде капель или драже (2 драже или 50 капель 3 раза в день). Детям дошкольного возраста Синупрет назначают только в виде капель. Грудным детям назначают 10 капель 3 раза в день; детям в возрасте от 1 года до 5 лет — 15 капель 3 раза в день; детям школьного возраста — 25 капель или 1 драже 3 раза в день. Капли применяют обычно в неразведенном виде, а детям их можно давать, добавляя в сок или чай. Драже принимают внутрь, не раскусывая, с небольшим количеством жидкости. При необходимости лечение можно проводить курсами. Длительность применения препарата определяется клинической картиной заболевания. В особых случаях без риска можно увеличить дозу вдвое (6 раз в день).
В НИИ уха, горла, носа и речи в 2000 г. производилась клиническая апробация препарата Синупрет.
В детской клинике проводилось консервативное лечение 20 детей Синупретом. Наблюдалось 10 детей в возрасте 4-7 лет с катаральной формой синусита на фоне явлений хронического аденоидита, 10 детей в возрасте 10-12 лет с острым гнойным гайморитом без хронической патологии лимфаденоидного кольца глотки.
У всех детей с гнойным риносинуситом прием препарата сочетался с комплексом традиционного лечения (пункция верхнечелюстных пазух, антибактериальная терапия, сосудосуживающие капли). Полное клиническое и рентгенологическое выздоровление у больных этой группы получено не позже чем через 2 недели после начала лечения.
У 5 детей с явлениями хронического аденоидита и катаральной формой синусита применение препарата позволило отказаться от других методов лечения. У остальных (5 человек) больных младшего возраста прием препарата сочетался с применением сосудосуживающих препаратов, методом перемещения. Максимальный срок выздоровления не превышал 10 дней. При этом не отмечено перехода воспаления в околоносовых пазухах в гнойную стадию. Благодаря этому применение препарата позволило провести аденотомию без последующих осложнений.
В клинике верхних дыхательных путей под наблюдением находилось 30 больных острыми и хроническими заболеваниями околоносовых пазух, получавших препарат Синупрет. У 10 больных отмечалось обострение хронического синусита, у 12 — острый гнойный синусит, у 8 — острый катаральный синусит. Курс лечения состоял в приеме препарата по 50 капель или по 2 драже 3 раза в день в течение 2 недель. У всех больных хроническим риносинуситом прием препарата сочетался с использованием других лекарственных средств (антибиотиков, десенсибилизирующих препаратов), а также местным противовоспалительным лечением (пункцией верхнечелюстных пазух, перемещением по Проетцу). У всех больных этой группы получены хорошие результаты лечения. Полное выздоровление, а также купирование обострения наступало не позже, чем через 2 недели после начала лечения. У 3 больных острым катаральным синуситом препарат использовался без дополнительного приема других лекарственных препаратов. В других случаях прием препарата сочетался с использованием дополнительных лекарственных средств. Только у 1 больного острым гнойным риносинуситом длительность лечения достигла 20 дней. В остальных случаях максимальный срок выздоровления не превышал 2 недель.
Полученный нами положительный эффект применения Синупрета при острых гнойных синуситах и обострениях хронического синусита можно объяснить, исходя из механизма действия данного препарата. Синупрет регулирует секрецию и нормализует вязкость слизи — ликвидируется мукостаз в околоносовых пазухах. Кроме того, благодаря противовоспалительному действию Синупрета, прекращается воспаление слизистой оболочки носа и околоносовых пазух, что ведет к уменьшению отека; Синупрет обладает и прямым противоотечным действием. Уменьшение воспаления и отека восстанавливает дренаж и вентиляцию параназальных синусов. Все это ведет к усиленной эвакуации секрета из околоносовых пазух, что является доминирующим фактором в лечении воспалительных синуситов. При катаральных синуситах возможна монотерапия Синупретом. В случае гнойных синуситов необходима антибактериальная терапия. Синупрет потенцирует действие антибиотиков, что было подтверждено и нашими исследованиями.
Операционные вмешательства в полости носа и околоносовых пазух обычно приводят к послеоперационному отеку и воспалению слизистых , что затрудняет дренажную функцию и способствует скоплению густого секрета в пазухах. Мы решили проанализировать действие Синупрета после хирургических вмешательств в околоносовых пазухах у 14 больных. Все они получали монотерапию Синупретом в послеоперационном периоде. Ни у одного больного не было отмечено послеоперационных осложнений. Явления послеоперационного отека слизистой оболочки носа купировались на 4-5 день после операции без применения вазоконстрикторов. Заметно улучшился дренаж околоносовых пазух. Восстановление носового дыхания наблюдалось на 2-3 дня раньше, чем у больных, не получавших Синупрет.
Этиопатогенез острых средних отитов во многом напоминает этиопатогенез острых средних синуситов. В обоих случаях ключевая роль принадлежит нарушению дренажной и вентиляционной функции слуховой трубы или соустья околоносовой пазухи. Определенное значение имеет увеличение вязкости секрета барабанной полости или синуса. Поэтому мы применили Синупрет в комплексной терапии острых средних гнойных отитов у 16 больных. Помимо Синупрета, назначали только антибиотики цефалоспоринового или макролидного ряда. По сравнению с больными, не получавшими Синупрет, наблюдалась выраженная положительная динамика. Значительно быстрее восстанавливались дренажная и вентиляционная функция слуховой трубы, быстрее купировались явления воспаления, контуры барабанной перепонки восстанавливались на 2-3 дня ранее.
Анализ литературы и собственные наблюдения позволяют заключить, что Синупрет регулирует секрецию и нормализует вязкость слизи; устраняет мукостаз;
— действует на слизистую оболочку противоотечно и противовоспалительно;
— восстанавливает дренаж и вентиляцию параназальных синусов и барабанной полости;
— нормализует защитную функцию эпителия дыхательных путей против экзогенных и эндогенных повреждающих факторов;
— прерывает порочный круг при воспалении параназальных синусов;
— улучшает результаты антибактериальной терапии.
Синупрет может быть рекомендован в комплексной терапии острых синуситов и обострений хронических синуситов, в послеоперационном ведении больных после ринохирургических вмешательств и в комплексной терапии острых средних отитов.
Список литературы Вы можете найти на сайте http://www.rmj.ru
Комбинированный фитопрепарат–
Синупрет (торговое название)
(BIONORICA Arzneimittel GmbH)
Литература:
1. Рязанцев С.В. Секретолитическая и секретомоторная терапия острых и хронических синуситов// Новости оторинолар. и логопатол. — 1998. — №4(16). — С.90-93.
2. Berghom K., Langer W., Marz R. Doppetolindstudie Sinupret Tropfer Tvs. Placebo auf Basis einer Therapie mit Antibiotikum und abschwellenden Nasentropfen bei akuter Sinusitis (N=128) [unveroffentlichter Bericht]//Neumarkt: Bionorica GmbH, 1991.
3. Braum D., Marz R. Randomisierte Vergleichsstudie “Sinupret (Dragees) vs. Fluimucil (Granulat)” bei akuter und chronischer Sinusitis (N=160) [unveroffentlichter Bericht]//Naumberg: Bionorica GmbH, 1990.
4. Khan N.A. Sinupret im HNO-Bereich//Therapiewoche, 1982. — Vol.32. — N13. — P.1811-1814.
5. Kraus P., Marz R. Randomisierte Vergleichsstudie Sinupret Dragees vs. Gelomyrtol f. bei akuter und chronischer Sinusitis (N=134) [unveroffentlichter Bericht]//Naumberg: Bionorica GmbH, 1991.
6. Pape H.-G., Simm K.-J., Marz R. Doppelblindstudie Sinupret vs. Mucosolvan mit / ohne Nasentropfen bei akuter Sinusitis (N=160) [unveroffentlichter Bericht]//Naumberg: Bionorica GmbH, 1991.
7. Richstein A., Mann W. Zur Behandlung der chronischen Sinusitis mit Sinupret//Ther d Gegenw. — 1980. — Vol.119. — P.1055-1060.
8. Wahls M., Marz R. Randomisierte, Kontrollierte Doppelblindstudie Sinupret Tropfen vs. Mucosolvan Tropfen bei akuter und chronischer Sinusitis (N=160) [unveroffentlichter Bericht]//Naumberg: Bionorica GmbH, 1990.
.
Чем нас лечат: Левомицетин — Индикатор
Не раз его проверяли как средство для дезинфекции в гинекологии. При естественных родах (без кесарева сечения) прием антибиотиков внутрь может снизить риск эндометрита, но эти данные еще ждут своего подтверждения, а вот польза хлорамфеникола при родах с эпизиотомией вообще под большим вопросом – как и при аборте, осложненном инфекцией (эндометритом или параметритом).
Делая операции при катаракте, можно несколько понизить вероятность инфицирования, если совмещать капли с хлорамфениколом и инъекции пенициллина или цефуроксима.
Одной из сильных сторон препарата стала его борьба с менингококками: по данным обзора, где просуммированы исследования на 1496 пациентах, он оказался ничуть не хуже антибиотиков из группы цефалоспоринов. А вот добавление ампициллина к хлорамфениколу не приносило никаких улучшений результата. Также нет доказательств того, что при подозрении на менингит лучше начать пить антибиотики, а «потом разберемся» (это касается антибиотиков вообще, а не только хлорамфеникола). Однако при лечении пневмонии у детей и подростков пенициллин или ампициллин в комбинации с гентамицином помогают лучше, чем хлорамфеникол, что удалось доказать, проанализировав исследование с участием более 14 тысяч пациентов. При атипичной пневмонии у взрослых препарат, скорее всего, не поможет.
Цуцугамуши (японская речная лихорадка, вызываемая риккетсиями) тоже может быть побеждена хлорамфениколом, но его действие лишь косвенно сравнивали с другими антибиотиками, так что он будет явно не первым вариантом лечения.
По трофическим язвам на ногах Кохрейновскому сотрудничеству тоже сказать нечего: данных слишком мало (и очень жаль, так как это очень неприятная и долго беспокоящая пациентов проблема, которая трудно лечится).
Indicator.Ru рекомендует: применяйте не первым выбором
70 лет использования и исследований – большой срок, предоставивший ученым много информации о препарате. Все эти данные сделали Левомицетин препаратом второго выбора при многих инфекционных болезнях, вызванных бактериями. Всемирная организация здравоохранения включила его в свой список самых эффективных (в том числе и с экономической точки зрения) и безопасных препаратов, хотя и рекомендует принимать его с осторожностью. В этом списке значатся пальмитат в виде жидкости для приема внутрь, суспензия для инъекций (только для лечения менингита у детей старше двух лет, печень которых способна переработать препарат), а также пудра для инъекций и капсулы по 250 мг (оба варианта – в форме сукцината натрия).
Но тот же самый срок для большинства антибиотиков оказался критичным: быстрая эволюция позволяет микроорганизмам развить устойчивость к лекарствам. Левомицетин не смог избежать общей участи, и бактерии постепенно находят способ увернуться от удара по своим рибосомам, изменяя их структуру, разрушая хлорамфеникол специальным ферментом или переставая пропускать антибиотик сквозь мембрану. Поэтому его последними рубежами обороны стали менингит (в случае, если первый вариант лечения не помог или недоступен), тифоидная и другие лихорадки, включая экзотические (но тоже вторым выбором), чума и холера. Но основная проблема даже не в этом: препарат обладает достаточно высокой токсичностью, поэтому редко (при приеме внутрь это будет 1 на 20 000–40 000 случаев), но метко снижает число клеток крови, подавляя работу костного мозга, а иногда и повышает риск лейкемии. Поэтому, если доступны более безопасные антибиотики, стоит предпочесть их, а Левомицетин отправить на антисептические нужды.
Почему не надо поднимать иммунитет
Пора осенне-зимних простуд неотвратимо приходит к каждому из нас ежегодно. Особую озабоченность это вызывает у мам, дети, которых пошли в садики. И началось: в аптеках тоннами скупаются иммуномодуляторы – препараты, поднимающие иммунитет. Надо ли принимать такие лекарства, а особенно давать их детям? И как же поднять иммунитет?
Владимир Мищенко, врач-терапевт
Для начала – что такое иммунитет? Официальное определение: иммунитет (от лат. Immunitas — освобождение, избавление от чего-либо) – это невосприимчивость организма, сопротивляемость его инфекционным агентам (в том числе болезнетворным микроорганизмам и чужеродным веществам), способность организма противостоять изменению его нормального функционирования под воздействием внутренних и внешних факторов.
Говоря проще, иммунитет – это способность организма справляться с инфекциями, новообразованными злокачественными клетками (у всех людей такие клетки постоянно образуются, но иммунная система убивает их еще до того, как они начнут размножаться) и неблагоприятными факторами внешней среды.
У кого, говорят, плохой иммунитет?
Речь идет не о здоровых детях, которые болеют ОРЗ (дошкольники могут болеть ОРЗ каждый месяц-два, и это норма). И не о взрослых, которые простужаются и страдают насморком 2–3 раза в год. Это здоровые люди.
Иммунитет низкий:
у детей с настоящим врожденным иммунодефицитом. Это дети, которые имеют генетическую поломку, вследствие которой организм не может защищаться от возбудителей болезней. И это не 5–6 раз за год ОРЗ. Это тяжелые бактериальные инфекции в первый год жизни, гнойные осложнения, туберкулез;
у всех возрастных групп с ВИЧ-инфекцией. Но далеко не у всех ВИЧ-положительных. Многие из этих людей благодаря наблюдению и лечению живут обычной жизнью, рожают детей, и все у них хорошо;
если человек получает или получал иммунодепрессивное лечение – химиотерапию, преднизолон/метипред, иммунодепрессанты. Такое лечение показано при опухолях; некоторых других заболеваниях, например, тяжелом ревматоидном артрите; пересадке органов и в ряде других случаев;
если у человека декомпенсированный сахарный диабет.
Если вы или ваш ребенок не имеют таких болезней, то не надо тратить деньги на бессмысленные иммунологические обследования и иммуномодуляторы. Все иммуномодуляторы, продающиеся в России, не прошли качественных исследований эффективности и безопасности, и нигде в европейских странах вы не найдете врача, который назначает такие препараты. К детским соплям там относятся гораздо спокойнее, чем у нас. Природа умнее человека и, создавая человека, снабдила его достаточно сильными механизмами защиты для того, чтобы выжить почти в любых условиях без сомнительной фармакологической поддержки.
Несколько советов родителям, дети которых пошли в садик и начали болеть
Частые ОРЗ в начальный период посещения детского сада – это нормальная реакция организма ребенка на первый выход в коллектив. Дело в том, что в популяции циркулирует определенное (впрочем, достаточно небольшое) количество вирусов, с которыми организм ребенка должен «познакомиться». «Знакомство» протекает в форме острой респираторной инфекции. Приходя в садик, ребенок инфицируется незнакомыми штаммами и… увы, болеет. Этот путь проходит каждый ребенок. К уровню иммунитета проблема не имеет никакого отношения.
Если дети подружки или соседки пошли в сад и таких проблем у них не было – значит к моменту выхода в садик уже перенесли основное количество инфицирований – в транспорте, в кино, от знакомых. В принципе, чем более активен ребенок (точнее, его родители), тем раньше он проходит этот путь. Ребенок, запертый в четырех стенах, естественно, реже контактирует с вирусами.
Некоторые родители задумываются: а отдавать ли ребенка в сад? Как воспитывать ребенка – дома или в дошкольных учреждениях, каждая семья решает самостоятельно. Но при домашнем воспитании проблема будет отнесена на первый класс. Избежать ее, скорее всего, не удастся.
Чем же помочь ребенку, имея в виду, что иммуномодуляторы – пустая трата денег. Только разумным отношением, отсутствием паники и метаний, прогулками и играми на воздухе, разумным закаливанием. То есть лучшие иммуномодуляторы – это солнце, воздух и вода!
В момент заболевания ОРЗ не стоит давать ребенку весь ассортимент близлежащей аптеки. Допустимо некоторое ограничение подвижности (не стоит до умопомрачения носиться во дворе), но, как правило, нет необходимости в постельном режиме; обильное вкусное питье – чем больше, тем лучше, вкусная, любимая ребенком пища, чуть больше, чем обычно, родительского внимания, ласки и заботы. Что касается лекарственных препаратов, то ни антибиотики, ни витамины проблему не решат.
Антибиотики не нужны при ОРЗ ни в коем случае – они не действуют на вирусы, в дополнительных витаминах при полноценном питании необходимости нет. При необходимости ваш участковый педиатр назначит нужные препараты. Самолечение недопустимо. Без назначения врача ребенку любого возраста можно дать только жаропонижающее и в крайнем случае закапать в нос сосудосуживающие капли (в возрастной дозировке и только 2 раза в день).
А вот мнение подружек, бабушек, соседок, радиопрограмм, газеты «ЗОЖ», телевизионных передач и прочего… мы с вами всерьез обсуждать не будем. Медицина – это наука, которая в наше время развивается бурными темами и ее практические разработки строятся на фундаментальных исследованиях и знаниях человеческого организма, а не на досужих домыслах.
Взрослые проблемы, или ипохондрия с анемией
Коммерческие обследования «на иммунитет» приобрели невиданный доселе размах. Множество взрослых людей делают тысячи исследований – так называемых «иммунограмм». Исследование стоит больших денег, содержит очень много параметров, и, как правило, в одном-двух показателях бывают незначительные отклонения. Все эти обследования делаются на фоне «слабости, усталости, плохой памяти» и прочих жалоб, которые вроде бы и работать не очень мешают, ну а жизнь осложняют. К сожалению, доступность коммерческих анализов, особенно в крупных городах, сыграла свою отрицательную роль – многие люди воспринимают врача только как «расшифровщика анализов», а на самом деле это вовсе не так. Очень многое можно понять при осмотре пациента, иногда 1–2 простых и недорогих анализа скажут больше, чем длинная простыня экзотических тестов. Очень часто исследуют антитела к вирусам герпеса, цитомегаловируса и вирусу Эпштейна-Барра. Как правило, у подавляющего числа людей находят антитела класса G, с которыми потом страдальцы ходят по врачам, получают препараты с недоказанной эффективностью, которые, разумеется, не помогают. На самом деле такие антитела – всего лишь свидетельство встречи организма с этими вирусами. Они неопасны для всех, кроме больных ВИЧ-инфекцией и пациентов, перенесших пересадку органов или принимающих лекарства, подавляющие иммунитет. Как правило, у женщин самой частой причиной слабости и плохой работоспособности является железодефицитная анемия, а у мужчин – ипохондрия, то есть общий несколько депрессивный настрой по отношению к жизни. Анемия прекрасно лечится препаратами железа, а от ипохондрии помогают хорошие психотерапевты.
Поэтому не надо думать, что корнем всех зол со здоровьем является иммунитет, и назначать себе анализы, а уж тем более лечение самостоятельно.
Комментарии специалиста клиники «Будь здоров»
Врач-терапевт, ревматолог.
Как помочь иммунитету?
Здоровье – это драгоценный дар, который человек получает от природы. И сохранить его помогает иммунитет – самая надежная защита от болезней, заложенная в нас самих. Иммунитет представляет собой очень сложную структуру. Снижение иммунитета приводит к тому, что человек начинает быстро уставать и много болеть. Существует такое понятие, как иммунодефицит. Это такое состояние организма, при котором нарушено нормальное функционирование иммунной системы. Некоторые периоды жизни человека характеризуются как периоды физиологического «иммунодефицита». К таким периодам относятся: раннее детство, пожилой и старческий возраст, период беременности у женщин. Возрастные «иммунодефициты» у детей и беременных женщин носят транзиторный, то есть преходящий, характер.
Факторыриска. Выполняя свою основную физиологическую функцию защиты организма, иммунная система сама становится мишенью действия многих повреждающих факторов, которые понижают иммунитет. Такими факторами являются вредные привычки, неполноценное питание, гиподинамия, недосыпание, физические перегрузки, стрессы. Вот почему так важно и нужно повышать свой иммунитет, укреплять свои защитные силы.
Не переусердствуйте в помощи. Есть различные методы воздействия на иммунную систему, призванные привести ее деятельность в норму. Один из таких методов – иммунокоррекция, когда иммунитет повышают либо без лекарственных препаратов (немедикаментозная), либо с их помощью (медикаментозная). К медикаментозной иммунокоррекции относят применение иммунокорректоров (иммуномодуляторов), которые помогают восстановить и нормализовать работу иммунной системы, но использовать их нужно с осторожностью. Пожалуй, наибольшей популярностью пользуются иммуномодуляторы, получаемые из растений. Из всего разнообразия представленных препаратов можно выделить некоторые, отличающиеся особой эффективностью: эхинацея пурпурная, настойка женьшеня, настойка лимонника китайского, экстракт элеутерококка. Следует помнить, что существуют определенные группы иммуномодуляторов, которые может назначать только врач после проведения ряда анализов для получения полной иммунограммы. Использование иммуномодуляторов без консультации врача может нанести серьезный вред организму!
Питание. Что же подразумевается под немедикаментозной коррекцией? Речь идет о контроле за питанием, это первоочередная задача. Нашему организму для нормальной жизнедеятельности требуются в достаточном количестве белки, углеводы, микроэлементы, витамины. Дефицит этих компонентов негативно сказывается на иммунной системе. Каждый человек должен регулярно употреблять полезные продукты: нежирное мясо, рыбу, молочные продукты, фрукты и овощи, богатые витаминами А, В, С, Е.Особенно полезны для иммунитета продукты, богатые цинком, железом, витамином С: лимоны, фасоль,шиповник, капуста, черная смородина, лук, чернослив и яблоки. Англичане говорят: «Одно яблоко в день – гони болезнь в дверь».
Физические нагрузки.Огромное значение придается физическим нагрузкам. Больше двигайтесь! Держите себя в хорошей физической форме. Если есть возможность, занимайтесь в спортзалах, ходите в бассейн, гуляйте на свежем воздухе. Пешие прогулки в течение 20–30 минут каждый день обогащают кровь кислородом, снимают эмоциональное напряжение и укрепляют нервную систему, тем самым помогая нам противостоять болезням. Бодрым и активным вирусы не страшны.
Закаливание.Мощным фактором в укреплении иммунитета является закаливание. Древнегреческий врач Гиппократ – основоположник античной медицины – утверждал, что «холодные дни укрепляют тело, делают его упругим и удобоподвижным». Таким образом, еще на заре цивилизации закаливанию организма отводилась особая роль в укреплении здоровья. Абу Али ибн Сина, известный в Европе под именем Авиценны, жил около 980– 1037 г. н. э. В своем научном труде, посвященном методам оздоровления организма, он описал основные правила закаливающих процедур. Так, он считал, что начинать закаливание лучше летом, используя при этом воду.
Несмотря на то что времена Авиценны давно прошли, для современного человека закаливание остается актуальным по сей день.
Закаливание основано на том, что человек может адаптироваться к изменяющимся условиям окружающей среды. При закаливании на организм воздействуют различные факторы внешней среды (такие, как воздух, вода, солнечная энергия). Начинать закаливать свой организм можно в любом возрасте. Чем раньше начинать закаливание, тем лучше будут результаты.
Необходимо помнить, что при подборе вида и режима закаливания врач руководствуется состоянием здоровья человека, его возрастом и наличием индивидуальных особенностей организма. Так, моржевание не рекомендуется начинать в возрасте после 50 лет, его нельзя проводить при некоторых заболеваниях сердечно-сосудистой системы и органов дыхания (при гипертонической болезни, атеросклерозе, бронхиальной астме), а также детям до 18 лет.
А вот закаливание детей можно начинать сразу же после рождения. При этом надо учитывать тот факт, что многие органы и системы организма в детском возрасте еще незрелые, защитные реакции выражены слабо, поэтому ответная реакция на закаливающие процедуры вырабатывается постепенно, в течение длительного времени. При неумелом закаливании может произойти так называемый срыв адаптации, при котором здоровье и самочувствие ребенка вместо того, чтобы улучшаться, резко ухудшаются.
Поэтому возникают негативные эмоции по отношению к закаливающим процедурам. Как правило, в таком случае бывает очень сложно снова начать все сначала. Чтобы этого не произошло, необходимо начинать закаливание, только если ребенок абсолютно здоров, интенсивность процедур увеличивать постепенно и проводить закаливание последовательно и систематически.
Повышение иммунитета актуально для каждого. Люди с ослабленным иммунитетом чаще всех страдают от аллергических реакций, ведь аллергия наступает. Для взрослых и детей иммунитет представляет собой основную преграду на пути аллергии, вирусов, микробов. Нет ничего более важного, чем иммунитет человека. Только от нас зависит эффективность работы иммунной системы. И значит, наше здоровье – в наших руках.
Нужны ли вашему ребенку антибиотики?
Для родителей может быть трудно сказать, требует ли болезнь вашего ребенка антибиотиков или существуют другие способы эффективного лечения их симптомов. Чтобы предотвратить чрезмерное употребление этих препаратов, важно знать, в каких ситуациях можно использовать домашние средства вместо антибиотиков. Чем больше вы лечите своего ребенка антибиотиками, тем больше вероятность, что он заболеет устойчивой к антибиотикам инфекцией в будущем.
Инфекции уха
Если у вашего ребенка ушная инфекция, рассмотрите возможность использования безрецептурных обезболивающих вместо антибиотиков.Инфекции уха у детей обычно проходят в течение двух-трех дней, особенно у детей от двух лет и старше. Если здоровье вашего ребенка не улучшится в течение нескольких дней, было бы разумно отвезти его к врачу.
Эксперты рекомендуют антибиотики при ушной инфекции в следующих случаях:
- Если вашему ребенку 6 месяцев или младше
- Если вашему ребенку от шести месяцев до двух лет и он страдает от умеренной до сильной боли
- Если вашему ребенку два года и старше с тяжелыми симптомами
Если у вашего ребенка ушные трубки и у него развивается ушная инфекция, попробуйте использовать ушные капли с антибиотиками вместо пероральных антибиотиков.В этом случае ушные капли более эффективны, чем пероральные антибиотики, потому что трубки позволяют антибиотикам попадать прямо в среднее ухо, где находится большинство инфекций. Ушные капли также не так часто вызывают резистентные бактерии, как пероральные антибиотики.
Однако вам следует попросить о пероральных антибиотиках, если инфекция вашего ребенка не исчезнет с помощью ушных капель. Если ваш ребенок серьезно болен, может быть лучше использовать пероральные антибиотики вместо ушных капель.
Простуда, грипп и другие респираторные инфекции
Не используйте антибиотики для лечения простуды, гриппа и большинства других респираторных инфекций вашего ребенка.Вирусы вызывают большинство респираторных инфекций, а антибиотики не лечат вирусы; антибиотики борются с бактериями. Вместо этого предложите ребенку теплые жидкости, например чай или суп. Они могут иметь успокаивающее действие и разжижать слизь. Безрецептурные солевые капли для носа или солевой спрей также могут помочь разжижить носовую слизь. Попробуйте включить увлажнитель с прохладным туманом в детской комнате или отпарить горячий душ для дополнительного облегчения.
Стрептококковая ангина и кашель
Бактерии вызывают ангины.Однако у большинства детей с симптомами ангины на самом деле есть вирус. Вам следует попросить сделать тест на фарингит, прежде чем обращаться к антибиотикам для лечения симптомов вашего ребенка. Мороженое, замороженные фруктовые леденцы или холодные напитки могут помочь облегчить боль в горле. Дети постарше могут полоскать горло соленой водой или рассасывать леденцы для горла. Всегда поощряйте ребенка достаточно отдыхать, чтобы его тело могло восстановиться.
Подумайте о том, чтобы назначить ребенку антибиотики при кашле.сохраняется 14 дней и более.Антибиотики также необходимы, если врач диагностирует у вашего ребенка бактериальную инфекцию, такую как ангина.
В целях безопасности наших пациентов, персонала и посетителей в клинике Mayo действуют строгие правила маскировки. Любой, кто был показан без маски, был либо записан до COVID-19, либо зарегистрирован в зоне, где нет ухода за пациентами, где соблюдалось социальное дистанцирование и другие протоколы безопасности.
Гайморит у младенцев и детей
,00Что такое гайморит?
Синусит — распространенная инфекция у детей, которая приводит к воспалению носовых пазух.Инфекция носовых пазух у младенцев возможна, но редко, потому что их носовые пазухи не полностью сформированы.
Ваш ребенок может получить инфекцию носовых пазух, если у него есть:
Синусит может быть вызван вирусом или бактериями. У некоторых детей рецидивирующие инфекции носовых пазух.
Как мне узнать, есть ли у моего ребенка инфекция носовых пазух?
Вероятно, у вашего ребенка синусит, если у него есть сочетание следующих симптомов:
- Заложенность носа, сохраняющаяся в течение десяти или более дней
- Густые желтые или зеленые выделения из носа
- Дневной кашель, усиливающийся ночью
- Отек вокруг носа и глаз, почти похожий на синяк
- Боль в челюсть, за лбом или носом
- Постоянная субфебрильная температура
- Низкая энергия
- Головная боль
Если у вашего ребенка есть какие-либо из этих симптомов или если вы подозреваете, что у него инфекция носовых пазух по другой причине, позвоните своему ребенку врач.
Как простуда или аллергия могут перерасти в синусит?
Из небольшого урока анатомии вы увидите, насколько легко может начаться инфекция носовых пазух.
Пазухи — это заполненные воздухом полости над и под глазами, а также по обе стороны от носа. Когда у вас простуда или аллергия, обычно тонкая оболочка носовых пазух опухает.
Иногда опухоль блокирует проходы между носовыми пазухами и носом, и тогда возникают проблемы. Слизь скапливается в носовых пазухах, а теплая, влажная и темная среда является идеальной средой для размножения вирусов и бактерий.
Как лечить гайморит у детей?
Лечение инфекций носовых пазух зависит от того, что вызывает синусит, и является ли это разовой инфекцией или повторяющейся проблемой.
Врач вашего ребенка определит, какой это тип инфекции, и определит, как лучше всего действовать. Вот как лечение зависит от типа синусита:
Вирусная инфекция
Если в синусите вашего ребенка виноват вирус, ему не нужны лекарства.Вирусы проходят сами по себе без лечения.
Тем не менее, есть вещи, которые вы можете сделать тем временем, чтобы помочь вашему ребенку чувствовать себя более комфортно, например:
- Обезболивающие. Правильная доза парацетамола или ибупрофена может помочь облегчить любую боль. (Проконсультируйтесь с вашим врачом, прежде чем давать эти лекарства детям до 2 лет).
- Сжать. Положите теплый компресс на переносицу и щеки.
- Спрей назальный. Назальный спрей или капли с солевым раствором могут помочь уменьшить заложенность носа и принести некоторое облегчение. Вы можете купить раствор в аптеке или приготовить его самостоятельно. У Американской академии аллергии, астмы и иммунологии (AAAAI) есть хороший «рецепт».
НЕ давайте ребенку лекарства от простуды, отпускаемые без рецепта. Они не помогут и могут иметь негативные побочные эффекты.
Бактериальные инфекции.
Если врач вашего ребенка решит, что у вашего ребенка бактериальная инфекция, ему будут прописаны антибиотики, вероятно, на срок от 10 до 21 дня.Если к тому времени симптомы не исчезнут или они улучшатся на короткое время, а затем снова появятся, врач может предложить попробовать другой антибиотик. Если повезет, вы найдете антибиотик, который подействует.
Рецидивирующие инфекции носовых пазух.
Инфекции носовых пазух могут быть такими же стойкими, как у некоторых детей, и их так же трудно лечить. Врач может назначить рентген для оценки носовых пазух вашего ребенка, если у него хронические инфекции носовых пазух.
Если ваш ребенок страдает хроническим синуситом, причиной может быть:
- Основное заболевание , такое как недиагностированная и, следовательно, нелеченная аллергия.
- Анатомическая проблема носа , препятствующая дренажу, например искривленная перегородка.
- Хронически инфицированные аденоиды (лимфатическая ткань, расположенная за носом), через которые бактерии попадают в носовые пазухи.
Для лечения врач вашего ребенка, скорее всего, направит вас к врачу по лечению ушей, носа и горла (отоларингологу). Отоларинголог, вероятно, попросит вас сделать рентген или компьютерную томографию пазух вашего ребенка и, возможно, его аденоидов.
Могут быть предложены специальные варианты лечения, например:
- Промывание носовых пазух (промывание носовых пазух физиологическим раствором под общим наркозом).
- Удаление аденоидов (иногда одновременно с ирригацией).
- Эндоскопическая хирургия носовых пазух (более инвазивная процедура, улучшающая дренажные каналы в носовых пазухах, что снижает вероятность их закупорки).
Что я могу сделать, чтобы предотвратить гайморит в будущем?
Поскольку синусит часто является вторичной инфекцией, вы можете предотвратить его, по-другому лечив простуду или аллергию вашего ребенка.
- Следите за тем, чтобы в доме было влажно , когда ваш ребенок простудился. Влага помогает поддерживать тонкую слизистую носовых пазух и секреты. Увлажнитель может помочь — просто не забывайте регулярно чистить его, чтобы предотвратить рост плесени.
- Держите вашего ребенка хорошо гидратированным , поскольку питье достаточного количества жидкости имеет такую же пользу.
- Поговорите со своим врачом по телефону , если вы подозреваете, что у вашего ребенка аллергия. Она может порекомендовать варианты лечения, как экологического, так и фармацевтического.Длительное поддержание аллергии может иметь большое значение для предотвращения будущих инфекций носовых пазух.
- Держите дом подальше от известных аллергенов , таких как сигаретный дым, перхоть домашних животных и пыль, поскольку все они могут раздражать носовые проходы и способствовать синуситу. Ознакомьтесь с нашей статьей об аллергии, чтобы узнать, как уберечь свой дом от аллергенов.
Если у вашего ребенка синусит, вас может утешить тот факт, что это обычное заболевание — примерно 37 миллионов человек в год заболевают инфекциями носовых пазух — и существует множество вариантов лечения и профилактики.
Заразен ли гайморит?
Нет, синусит не заразен. Однако простудные заболевания, предшествующие инфекциям носовых пазух, заразны, поэтому попросите членов вашей семьи тщательно мыть руки, чтобы предотвратить распространение простуды. Также убедитесь, что вашему ребенку и другим членам семьи делают ежегодную прививку от гриппа.
Бронхиолит — Лечение — NHS
В большинстве случаев бронхиолит протекает в легкой форме и проходит через 2–3 недели без лечения.
У небольшого количества детей через 4 недели все еще будут проявляться некоторые симптомы.
В некоторых случаях инфекция настолько серьезна, что требует госпитализации.
Лечение на дому
Если вы присматриваете за своим ребенком дома, проверяйте его регулярно, в том числе в течение ночи.
Обратитесь к терапевту или в нерабочее время, если их состояние ухудшится.
Узнайте, когда вам следует вызвать скорую помощь
Не существует лекарства, которое могло бы убить вирус, вызывающий бронхиолит, но вы сможете облегчить легкие симптомы и сделать вашего ребенка более комфортным.
Чтобы инфекция не передалась другим детям, выведите ребенка из яслей или дневного сада и держите его дома, пока его симптомы не улучшатся.
Следующий совет поможет вашему ребенку почувствовать себя более комфортно, пока он выздоравливает.
Держите ребенка прямо
Если держать ребенка в вертикальном положении, ему будет легче дышать, что может помочь, когда он пытается кормить.
Убедитесь, что ваш ребенок пьет много жидкости
Если ваш ребенок находится на грудном вскармливании или кормлении из бутылочки, попробуйте чаще давать ему меньшие порции пищи.
Немного дополнительной воды или фруктового сока может предотвратить их обезвоживание.
Не курить дома
Вдыхание дыма от сигарет или других табачных изделий может усугубить симптомы у вашего ребенка. Не курите рядом с ребенком.
Пассивное курение может повлиять на слизистую оболочку дыхательных путей вашего ребенка, делая их менее устойчивыми к инфекциям.
Держите ребенка подальше от дыма, чтобы предотвратить будущие эпизоды бронхиолита.
Снятие температуры
Если у вашего ребенка высокая температура (жар), которая его беспокоит, вы можете использовать парацетамол или ибупрофен, в зависимости от его возраста.
Их можно приобрести в аптеке без рецепта.
Младенцам и детям можно давать парацетамол для снятия боли или лихорадки, если они старше 2 месяцев.
Ибупрофен можно давать младенцам в возрасте 3 месяцев и старше, весящим не менее 5 кг (11 фунтов).
Всегда следуйте инструкциям производителя, давая ребенку лекарства.
Не давайте аспирин детям младше 16 лет.
Не пытайтесь снизить температуру вашего ребенка, обтирая его холодной водой или одевая нижнее белье.
Капли назальные физиологические
Капли для носа с солевым раствором можно приобрести в аптеке без рецепта.
Закапывание ребенку пары капель физиологического раствора в нос перед кормлением может помочь облегчить заложенность носа.
Всегда следуйте инструкциям производителя или проконсультируйтесь с фармацевтом перед использованием солевых капель для носа.
Лечение в стационаре
Некоторым детям с бронхиолитом необходимо госпитализировать.
Обычно это необходимо, если они не получают достаточного количества кислорода в кровь из-за затрудненного дыхания или если они недостаточно едят или пьют.
Дети более подвержены риску госпитализации, если они родились преждевременно (до 37 недели беременности) или имеют проблемы со здоровьем.
Попав в больницу, ваш ребенок будет находиться под тщательным наблюдением и, в зависимости от тяжести его состояния, ему может быть назначено несколько различных методов лечения.
Дополнительный кислород
Уровень кислорода в крови вашего ребенка будет измеряться пульсоксиметром.
Это небольшой зажим или крючок, который прикрепляется к пальцу или пальцу ноги вашего ребенка. Он пропускает свет через кожу вашего ребенка, который датчик использует для определения количества кислорода в его крови.
Если вашему ребенку нужно больше кислорода, его можно вводить через тонкие трубки в носу или через маску, закрывающую лицо.
Если это еще не было проверено, образец слизи вашего ребенка может быть собран и исследован, чтобы выяснить, какой вирус вызывает бронхиолит.
Это подтвердит, является ли респираторно-синцитиальный вирус (RSV) причиной инфекции.
Если у вашего ребенка RSV, его нужно держать подальше от других детей в больнице, которые не инфицированы вирусом, чтобы остановить его распространение.
Кормление
Если у вашего ребенка проблемы с кормлением, ему могут давать жидкость или молоко через зонд для кормления (назогастральный зонд).
Это тонкая пластиковая трубка, которая входит в рот или нос ребенка и опускается в желудок.
Если ваш ребенок не может употреблять назогастральные жидкости или у него высокий риск дыхательной недостаточности, ему могут вводить жидкости непосредственно в вену (внутривенно).
Всасывание носовое
Носовое отсасывание обычно не используется у детей с бронхиолитом. Но это может быть рекомендовано, если у вашего ребенка заложен нос и у него проблемы с дыханием.
В ноздри вашего ребенка вставят небольшую пластиковую трубку для откачивания слизи.
Выписка из больницы
Большинству детей с бронхиолитом, которые поступают в больницу, необходимо оставаться там в течение нескольких дней.
Ваш ребенок сможет выписаться из больницы и вернуться домой, когда его состояние стабилизируется.
Это произойдет, когда у них будет достаточно кислорода в крови без необходимости в дальнейшей медицинской помощи, и они смогут принимать и съедать большую часть своего обычного питания.
Исследования других методов лечения
Был протестирован ряд лекарств, чтобы выяснить, приносят ли они пользу детям с бронхиолитом, но было показано, что большинство из них имеют незначительный эффект или вообще не действуют.
Например, антибиотики и кортикостероиды не рекомендуются для лечения бронхиолита.
Исследования также показывают, что физиотерапия грудной клетки, при которой для облегчения симптомов используются физические движения или дыхательные техники, не приносит пользы.
Последняя проверка страницы: 6 августа 2018 г.
Срок следующего рассмотрения: 6 августа 2021 г.
безопасных домашних средств, которые помогут маленьким детям справиться с инфекциями носовых пазух
Трудно наблюдать, как ваш ребенок страдает заложенностью носа и лицевой болью, когда у них воспалены пазухи.Вы можете почувствовать побуждение посетить педиатра, чтобы получить рецепт на антибиотики, особенно если выделения из носа густые и заполнены гноем.
Но в большинстве случаев этот импульс лучше подавить.
Антибиотики, вероятно, не помогут вашему ребенку при инфекции носовых пазух
«Родители часто думают, что у их ребенка бактериальная инфекция носовых пазух, но в большинстве случаев боль и выделения вызваны вирусом, которого нет у антибиотиков. лечить », — говорит Барбара Ролник, доктор медицинских наук, педиатр Детской больницы Филадельфии.
Вот почему врачи часто не хотят сразу прописывать антибиотики. В соответствии с рекомендациями педиатров, в большинстве случаев одинаково эффективно подождать несколько дней, чтобы увидеть, улучшится ли проблема носовых пазух сама по себе, как и написать Rx. А избегание ненужных антибиотиков и последующее увеличение числа устойчивых к антибиотикам микробов полезно для вашего ребенка.
Не давайте ребенку противозастойное средство,
Также следует избегать покупки в аптеке продуктов для облегчения дискомфорта вашего маленького ребенка, считают исследователи.Исследование, опубликованное в октябре 2018 года в журнале British Medical Journal , показало, что нет никаких доказательств того, что обычно используемые деконгестанты помогают облегчить назальные симптомы у детей. Авторы говорят, что детям младше 6 лет нельзя давать эти лекарства, а детям от 6 до 12 лет следует принимать их с осторожностью, поскольку побочные эффекты, такие как расстройство желудка или сонливость, могут перевесить любую пользу.
Так что же на самом деле работает? Исследование BMJ показало, что с научной точки зрения не так много доказано.Но педиатры говорят, что их опыт показывает, что домашние средства часто облегчают дискомфорт вашего ребенка, пока иммунная система не устранит его.
1. Поместите ребенка в теплый душ, чтобы облегчить заложенность носаПоскольку пар увлажняет ходы носовых пазух, что помогает вашему ребенку чувствовать себя лучше и может вызвать прохождение слизистых скоплений, прогревание носовых пазух вашего ребенка является — чудесное лечение, — говорит доктор Ролник.
Ролник не рекомендует наклоняться над кастрюлей с дымящейся водой, как это иногда делают взрослые, потому что ребенок может прикоснуться к воде или опрокинуть ее и получить ожог.Вместо этого она предлагает поместить ребенка в теплый душ и сопровождать его, если ребенок маленький.
В качестве альтернативы можно уложить ребенка на кровать, а вы положите ему теплую мочалку на нос и щеки. Лучший способ нагреть мочалку — промыть ее теплой водой, а затем отжать жидкость. Имейте под рукой вторую мочалку, чтобы вы могли заменить ее, когда она остынет.
2. Дышите эфирными маслами для успокаивающего воздействияХотя в обзоре BMJ говорится, что нет никакого научного подтверждения того, что вдыхание масел улучшает воспаление носовых пазух, многие дети находят, что масло эвкалипта действительно помогает им дышать, говорит Ролник.
Вы никогда не захотите наносить эфирные масла прямо на кожу. Вместо этого нанесите несколько капель эвкалиптового масла на ватный шарик (вы также можете добавить каплю лавандового или другого расслабляющего масла) и подержите его в нескольких сантиметрах от носа ребенка.
3. Попробуйте орошение носа для промывания носовых пазухОрошение носа — единственное лекарство, у детей есть доказательства того, что оно уменьшает тяжесть заложенного носа, хотя авторы обзора BMJ отмечают, что исследования были небольшими.
Орошение — это метод использования стерилизованного раствора соленой воды для вытеснения микробов и закупорки слизистой, находящихся в носовых пазухах. Другие термины для этого — «промывание носа» или «носовой душ».
Взрослые иногда вводят воду в нос через устройство, называемое нети-пот, поэтому этот метод иногда называют этим названием.
4. Бутылочки с солевым спреем более удобны для детей, чем емкости для нетиОднако большинству детей не нравятся ощущения от действия емкости для нети-пота, поэтому лучше не использовать устройство с ними.По словам Ролника, лучше всего использовать баллончик с физиологическим раствором или, для очень маленьких детей, пипетку. В большинстве аптек продаются мелкодисперсные спреи с солевым раствором таких брендов, как Simply Saline и Little Noses.
В качестве альтернативы вы можете сделать собственное решение. Для начала купите воду с надписью «дистиллированная» или кипятите водопроводную воду в течение трех-пяти минут, а затем охладите до комнатной температуры. Это позволит избежать редкой возможности занести паразит в пазухи вашего ребенка.
Американская академия аллергии, астмы и иммунологии предлагает этот рецепт: смешайте 1 стакан холодной стерилизованной воды с 3 чайными ложками (чайные ложки) не йодидной соли (йодид может раздражать слизистую носа) и 1 чайной ложкой пищевой соды.
Наполните бутылку с распылителем или пипетку жидкостью и либо впрысните ее в нос ребенку, либо положите маленького ребенка на спину и капните жидкость. Держите салфетки поблизости, чтобы собрать жидкость после того, как она вытечет.
5. Используйте носовые полоски для облегчения дыхания у детей старшего возрастаХотя Ролник говорит, что даже дети старшего возраста обычно снимают эти полоски для носа в аптеке, как только вы их надеваете, когда они остаются на них, они открывают проходы достаточно, чтобы помогите ребенку дышать легче.
Если у вас есть ребенок постарше, вы думаете, что полоски могут остаться, особенно когда они спят, стоит попробовать.
6. Для долговременного здоровья органов дыхания улучшите диету и пищевые привычки вашего ребенкаМногие дети привередливы в еде, проводя день с пирожными без корочки или крекерами в форме рыбы. Но здоровая и разнообразная диета имеет решающее значение для обеспечения лучшей иммунной защиты организма, — говорит Ролник. Возможно, вам не удастся заставить ребенка есть овощи во время обострения носовых пазух, но как только ребенок почувствует себя лучше, над этим нужно поработать.
Точно так же убедитесь, что ваш ребенок пьет достаточно здоровой жидкости, которая не только помогает иммунной системе, но и сохраняет смазку носовых пазух. Поскольку многие дети имеют лишь периодический доступ к воде во время дневного ухода за детьми или в школе, обязательно давайте им много воды или молока во время завтрака и после школы дома и берите с собой бутылку с водой (не подслащенные сокосодержащие напитки) в их обед.
7. Проконсультируйтесь с врачом, если домашние средства не помогают при симптомах носовых пазухЕсли симптомы сохраняются без улучшения в течение более 10 дней, вам следует проконсультироваться с педиатром.
Вам также следует позвонить врачу до этого времени, если боль в пазухах вашего ребенка сопровождается лихорадкой и выделениями в течение нескольких дней или если их симптомы значительно ухудшаются. В этих случаях могут потребоваться антибиотики.
Страница «Фырканье, сопение, чихание и кашель» — Concord Pediatrics, P.A.
Насморк и кашель могут сделать нас несчастными! К сожалению, у нас нет лекарства от «простуды», которая является вирусной болезнью. Вы можете попытаться сделать так, чтобы вашему ребенку было комфортно, пока его иммунная система работает.Убедитесь, что ваш ребенок больше отдыхает и пьет, чтобы избежать обезвоживания. Ниже приведены советы, которые помогут детям с заложенным носом, кашлем и лихорадкой.
Примечание об антибиотиках: Антибиотики могут использоваться для борьбы с бактериальными инфекциями, но они не действуют на вирусы. Антибиотики спасают жизни, но каждый раз, когда они используются, они могут вызвать побочные эффекты и привести к устойчивости к антибиотикам. Антибиотики подходят для лечения пневмонии и болезненных ушных инфекций у детей раннего возраста.Иногда мы будем использовать антибиотики при бактериальных инфекциях носовых пазух, но они встречаются реже, чем вирусные инфекции носовых пазух, и не встречаются у маленьких детей. В Concord Pediatrics мы стремимся обеспечить наилучшее лечение вашего ребенка и назначать антибиотики только при необходимости. Узнайте, почему при боли в горле, кашле и насморке не нужны антибиотики, чтобы получить дополнительную информацию.
Позвоните в Concord Pediatrics или срочно запишитесь на прием, если:
- У вашего ребенка младше 3 месяцев ректальная температура выше 100.4
- У вашего ребенка старше 3 месяцев лихорадка (температура выше 100,4) держится более 2 дней.
- У вашего ребенка повышенная температура (температура выше 101) более 5-7 дней.
- Вы не видите снижения температуры вашего ребенка после введения тайленола или ибупрофена (ибупрофен предназначен только для детей старше 6 месяцев).
- Вы замечаете новую лихорадку в конце простудной болезни.
- Вы беспокоитесь, что ваш ребенок не гидратирован (сухость губ, рта, снижение энергии, меньше мочеиспускания / писания).
- Кажется, вашему ребенку стало труднее дышать — раздувание ноздрей, втягивание ребер или частое движение животом при дыхании.
- Если симптомы не улучшаются, внезапно ухудшаются или не проходят через 10 дней.
- У вас есть вопросы или опасения по поводу здоровья вашего ребенка.
Способы помочь ребенку почувствовать заложенность носа:
Солевые капли или спрей для носа
- Используйте носовые капли с соленой водой / физиологическим раствором (1-2 капли в каждую ноздрю) или спрей (1-2 распыления в каждую ноздрю).Для младенцев используйте резиновую присоску, чтобы отсосать лишние капли или спрей. При использовании всасывающей груши помните, что перед тем, как надеть грушу на нос, вы должны сначала сжать грушу шприца, затем осторожно воткнуть резиновый наконечник в одну ноздрю, а затем медленно отпустить грушу. Это небольшое количество всасывания вытянет закупоренную слизь из носа и должно помочь ей дышать и снова сосать одновременно. Вы обнаружите, что это лучше всего работает, когда вашему ребенку меньше 6 месяцев.По мере того, как ваш ребенок становится старше, он или она будет бороться с луковицей, затрудняя высасывание слизи, но капли солевого раствора все равно помогут — просто дайте слизи опуститься на заднюю часть глотки (это нормально).
- Для детей старшего возраста и детей — рассмотрите набор NeilMed Sinus Rinse Kit (используйте только с дистиллированной водой). Он действительно заставляет солевой раствор промывать одну ноздрю и вымывать другую! В Интернете есть видеоролики, демонстрирующие использование этого продукта взрослыми и детьми.
- Примечание: Продувка носа, высасывание слизи из носа ребенка или выплевывание слизи после кашля не обязательно предотвращает инфекцию носовых пазух или уха или пневмонию.Основная причина «вывести слизь наружу» — это просто сделать так, чтобы было удобнее дышать и есть. Если ваши усилия по удалению слизи только усугубляют ситуацию — вы можете остановиться и при необходимости позвонить нам за советом.
Влажность
- Поместите увлажнитель с прохладным туманом (также называемый вапорайзером) в комнату вашего ребенка, чтобы разжижить слизь, чтобы вашему ребенку было легче дышать. Поместите его ближе к ребенку (но в безопасном месте, вне досягаемости ребенка). Обязательно тщательно очищайте и сушите увлажнитель каждый день, чтобы предотвратить рост бактерий или плесени; бактерии и плесень могут вызвать заболевание у ребенка.Запрещается использовать испарители с горячей водой, так как горячая вода может обжечь ребенка.
- Принимайте душ или ванну с паром 1-2 раза в день, чтобы очистить нос (пар разжижает слизь).
Что делать при кашле вашего ребенка:
Помните, что, хотя кашель может доставлять дискомфорт и раздражать, это способ организма поддерживать дыхательные пути и легкие открытыми и чистыми. Часто цель состоит не в том, чтобы полностью остановить кашель, а только в успокоении верхних дыхательных путей.Что наиболее важно, если кашель у вашего ребенка усиливается, мы хотели бы обследовать его, чтобы убедиться, что нет свистящего дыхания (сужения дыхательных путей) или пневмонии, которую мы могли бы лечить, чтобы устранить основную причину для кашля. Запишитесь на прием сегодня, если вы беспокоитесь о своем ребенке.
Мед
- Не давайте мед детям до года — это небезопасно.
- Попробуйте половину чайной ложки меда для малышей или 1-2 чайные ложки для детей старшего возраста, ложкой или смешав с теплой водой.
- Если мед дают перед сном, не забудьте после этого почистить ребенку зубы.
Леденцы или леденцы от кашля
- Рассмотрите леденцы или леденцы от кашля для детей старшего возраста и детей и подростков. Не , а не давайте детям младшего возраста леденцы или леденцы от кашля, потому что они могут подавиться ими. Кроме того, не давайте ребенку больше капель от кашля, чем указано в инструкции на упаковке.
Ментолированные мази (Vick’s) или Zarbee’s Chest Rub
- Эти трели могут сильно раздражать глаза и дыхательные пути.AAP не рекомендует применять их у детей младше 2 лет. У детей старше 2 лет используйте с осторожностью, и прекратите использование, если они явно не помогают при кашле. .
- Используйте осторожно, как указано на банке. Для детей в возрасте от 2 лет: протрите тонким слоем кожу на груди и передней части шеи (в области горла) или ступнях и накройте пижамой, чтобы ребенок не мог надеть ее на руки, а затем в свою глаза.
- Тепло тела помогает лекарству медленно выходить в воздух.Ребенок дышит этим воздухом, который помогает успокоить кашель и спать.
- После использования лекарства храните контейнер с лекарством в недоступном для детей месте.
Лекарства от кашля и простуды, отпускаемые без рецепта:
- Лекарства от кашля и простуды, отпускаемые без рецепта (OTC) , как правило, , а не . Эти лекарства , а не следует давать младенцам и детям в возрасте до 4 лет из-за риска опасных побочных эффектов .Исследования показывают, что продукты от простуды и кашля, принимаемые внутрь, не работают у детей младше 6 лет и могут иметь потенциально серьезные побочные эффекты.
- Избегайте «комбинированных» средств от кашля и простуды и научите своих подростков избегать их. Многие лекарства от простуды уже содержат парацетамол (тайленол или дженерик). Если вы дадите одно из этих лекарств вместе с парацетамолом или (тайленолом или дженериком), ваш ребенок получит двойную дозу. Эти комбинации, как правило, дороги, и не показано, что они работают лучше, чем использование одних и тех же лекарств по отдельности — только по мере необходимости.
Для лечения лихорадки вашего ребенка:
Лихорадка является частью воспалительной реакции иммунной системы. Это не означает, что лечение лихорадки помешает работе иммунной системы. Если у ребенка температура 99 или 100, он бегает и игриво — то, возможно, уместно понаблюдать, не давая лекарства. Но если этот ребенок страдает от боли, усталости или слабости, лечение его лихорадки (даже если она «слабая») может помочь ему лучше спать и избежать обезвоживания, что приведет к более быстрому выздоровлению.Не превышайте максимальную суточную дозу этого лекарства.
Ацетаминофен или ибупрофен
- Если у вашего ребенка жар и ему очень некомфортно, вы можете дать ему ацетаминофен (если он старше 3 месяцев) или ибупрофен (если он старше 6 месяцев). Всегда сразу звоните своему педиатру, если вашему ребенку меньше трех месяцев и у него высокая температура.
- Проверьте этикетку или наши диаграммы дозирования, чтобы узнать, сколько лекарства нужно давать.
- Ибупрофен можно применять детям от 6 месяцев и старше; однако его никогда не следует давать детям, которые испытывают большие проблемы с потреблением достаточного количества жидкости (дети с обезвоживанием) или у которых много рвоты.
- Никогда не давайте ребенку аспирин, связанный с синдромом Рейе, редким, но очень серьезным заболеванием, поражающим печень и мозг.
- Всегда измеряйте каждую дозу с помощью инструмента (шприц, дозирующий стакан или мерная ложка) с пометкой в миллилитрах.
8 лекарств, которые нельзя давать ребенку
Когда ваш ребенок заболел, вы, вероятно, сразу же отправляетесь в аптеку, чтобы купить лекарство, которое поможет ему почувствовать себя лучше. Но существует удивительное количество безрецептурных средств, небезопасных для младенцев.
«Мы советуем многим родителям проявлять осторожность при использовании того или другого предмета, который они купили в аптеке», — говорит Кристофер Суловски, заместитель начальника педиатрического отделения неотложной помощи и доцент кафедры педиатрии в Университете Макмастера. . «То, что это доступно, не означает, что это хорошо».
Если вашему ребенку меньше трех месяцев и он плохо себя чувствует, Сувски подчеркивает, что вам следует немедленно обратиться к врачу или в отделение неотложной помощи, особенно если у них высокая температура .«Есть так много всего, что может происходить», — говорит он. «Не переживай дома в этом возрасте». Никогда не беспокойтесь о том, что вы мешаете обратиться к врачу из-за простуды — Суловски говорит, что врачи должны быть счастливы видеть новорожденных и давать надлежащие рекомендации, чтобы убедиться, что все в порядке. 6 распространенных ошибок при приеме лекарств, которые делают родители с детьми
И пока вашему ребенку не исполнится три месяца, вы не должны давать ему лекарства, не посоветовавшись предварительно с врачом.
«Единственное лекарство, которое новорожденный должен принимать без консультации, — это капли витамина D, если он находится на исключительно грудном вскармливании.В противном случае лекарства, даже такие безобидные, как тайленол, не следует давать младенцам младше 90 дней без предварительной оценки ребенка », — говорит Суловски.
Вот восемь распространенных лекарств, которые нельзя давать детям старше трех месяцев, а также то, что давать вместо них.
1. Аспирин (ацетилсалициловая кислота)
Не рекомендуется для: Всем детям младше 18 лет, если иное не назначено врачом.
Аспирин для детей — прямое «нет-нет», — говорит Суловски.Было доказано, что он вызывает синдром Рея, серьезное заболевание, которое может привести к отеку печени и мозга. Единственный раз, когда аспирин назначают детям, — это в редких и особых случаях детям с определенными заболеваниями или состояниями, которые находятся под пристальным наблюдением врачей. Ни в коем случае нельзя давать дома аспирин.
Если ваш ребенок нуждается в обезболивании, обратитесь к детской смеси с ацетаминофеном (тайленолом).
2. Адвил или мотрин (ибупрофен)
Не рекомендуется для: Дети младше шести месяцев.
Несмотря на то, что на рынке есть препараты ибупрофена для младенцев, по словам Слоуски, большинство врачей предпочитают рекомендовать ацетаминофен (тайленол) детям в возрасте от трех до шести месяцев, когда это необходимо, например, для лечения лихорадки или боли при прорезывании зубов. Это более старый и более привычный препарат, у которого нет риска уменьшения кровотока к почкам, что является основной проблемой при приеме ибупрофена.
3. Сиропы от кашля
Не рекомендуется для: Не рекомендуется никому, особенно детям младше шести лет.
В 2009 году Министерство здравоохранения Канады провело проверку безрецептурных лекарств от кашля и простуды для детей и сочло их неэффективными. Они также обнаружили, что лекарство может быть потенциально опасным для маленьких детей . «Серьезный вред, включая неправильное использование, передозировку и побочные эффекты, может возникнуть у детей в возрасте до шести лет при использовании безрецептурных продуктов от кашля и простуды, хотя риск такого серьезного вреда невелик». Теперь детям младше шести лет не рекомендуется давать лекарства от кашля и простуды.Некоторые безрецептурные гомеопатические лекарства от кашля и простуды предназначены для детей в возрасте от 0 до 6 лет, но Сувски говорит, что они имеют больше эффекта плацебо, чем что-либо еще.
«Мы рекомендуем давать детям старше одного года чайную ложку меда перед сном», — говорит он. Это уменьшает ночной кашель и помогает детям спать, чтобы их тела могли бороться с простудой. Министерство здравоохранения Канады не рекомендует давать мед детям младше 12 месяцев из-за риска заболевания ботулизмом.Суловски также рекомендует использовать увлажнитель с прохладным туманом, чтобы избавиться от скоплений.
4. Бенадрил (дифенгидрамин)
Не рекомендуется для: Детям до двух лет. [Примечание редактора: в октябре 2019 года Канадское общество аллергии и клинической иммунологии опубликовало заявление, в котором говорилось, что Бенадрил вообще не следует использовать для лечения симптомов аллергии, потому что он — и другие антигистаминные препараты «первого поколения» — представляют ненужных рисков для здоровья вашего ребенка. здоровье .]
Детский Бенадрил не рекомендуется детям младше двух лет.Суловски говорит, что некоторые врачи могут прописать его в определенных ситуациях детям до двух лет, но редко детям до шести месяцев. «Одним из основных побочных эффектов является сонливость вашего ребенка», — говорит Суловски, и этот седативный эффект повышает риск обезвоживания детей, поскольку они слишком сонливы, чтобы пить. Если ребенок спит большую часть дня, это также может означать, что у родителей отсутствуют другие симптомы, требующие лечения. Например, у вашего ребенка может быть инфекция и он теряет сознание, но вы думаете, что он просто хочет спать из-за Бенадрила.
Бенадрил следует использовать только для того, чтобы детям было комфортно, чтобы они могли спать и не сильно зудели. Его не следует использовать только при сыпи, которая, например, не беспокоит ребенка. «Бенадрил — это не лекарство, а только для облегчения симптомов», — говорит Суловски. Если ваш ребенок по-прежнему играет и может нормально функционировать, лучше не давать лекарства. «Если у вашего ребенка сыпь, вы можете вместо этого попробовать простую пищевую соду и ванну с солью Эпсома, чтобы успокоить кожу вашего ребенка», — говорит Суловски.
Существует два типа высыпаний, при которых ваш ребенок должен быть осмотрен врачом.«Если сыпь на коже вашего ребенка выглядит как синяк или красные точки, которые не бледнеют при легком надавливании, вам следует обратиться за медицинской помощью», — говорит Суловски. «Сыпь, которая не бледнеет при легком надавливании, может быть признаком петехий или пурпуры». Это может означать, что кровь попала под кожу, и может указывать на более серьезные заболевания, говорит Суловски.
5. Гравол (дименгидринат)
Не рекомендуется для: общего назначения; особенно для детей младше двух лет
«Гравол — это не лекарство, которое мы больше используем», — говорит Суловски.«Это работает, но от этого у детей возникает сонливость», — говорит он, и если они спят, они не потребляют жидкости, необходимые для обезвоживания.
При сильной рвоте, когда ваш ребенок не может удерживать жидкость, врачи предложат рецептурное лекарство, называемое ондансетроном, которое отключает рвотный центр в мозгу на 8-14 часов. Это не вызывает у детей сонливости, поэтому они могут продолжать пить жидкость. Если у вашего ребенка рвота , но недостаточно сильная, чтобы обратиться к врачу, решение состоит в том, чтобы просто держать его в комфортном состоянии и пить до тех пор, пока инфекция не пройдет.Суловски рекомендует напитки с электролитом, такие как Pedialyte или разбавленный сок, чтобы обезвоживать детей, если они старше шести месяцев. Для детей младше шести месяцев, у которых рвота, продолжайте гидратировать их грудным молоком или смесью и обратитесь к врачу для проверки
6. Капли назальные типа Отривин (ксилометазолин)
Не рекомендуется для: Младенцы и маленькие дети
Суловски не рекомендует лекарства в виде капель в нос, потому что они сушат носовые ходы.Вместо этого старый добрый аспиратор, он же соплосос, поможет облегчить заложенность носа у вашего малыша. «Дети ненавидят это, но это помогает», — говорит Суловски. Он предлагает высосать нос перед кормлением, чтобы ребенок мог дышать, когда пьет или ест.
Физиологический раствор — еще один безопасный способ помочь очистить носовые ходы в сочетании с отсасыванием носа и увлажнителем холодного тумана. Главное при насморке — сделать так, чтобы вашему ребенку было как можно комфортнее, а не избавиться от него с помощью лекарств.
7. Гели для прорезывания зубов, такие как Orajel (бензокаин)
Не рекомендуется: У младенцев, прорезывающих зубы, в любом возрасте [Примечание редактора: в начале 2020 года гели для прорезывания зубов больше не были доступны в Канаде , хотя официально они не были отозваны. В США эти продукты были полностью запрещены Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов для детей младше двух лет в мае 2018 г.]
Хотя многие гели для прорезывания зубов легко доступны без рецепта, Сувски предостерегает от их использования.Поскольку вы наносите гель в рот, ваш ребенок может проглотить раствор. Если ваш ребенок потребляет слишком много лекарств, обезболивающих десны, часто лидокаина или бензокаина, это может быть вредным и иметь серьезные последствия, такие как судороги или метгемоглобинемия, когда кровь не может эффективно переносить кислород через организм. По этой причине Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США советует родителям не использовать бензокаиновые гели для прорезывания зубов детям младше двух лет.
Хотя это может быть неприятно для всех, не стоит рисковать жизнью своего ребенка ради временного комфорта.«Прорезывание зубов — это этап, и он пройдет», — говорит Суловски. Вместо гелей для прорезывания зубов выберите холодные кольца для прорезывания зубов или холодную ткань, чтобы ребенок мог жевать и сосать. У нас есть еще безопасных средств при прорезывании зубов, которые вы можете попробовать здесь .
8. Сенокот (гликозид сенны)
Не рекомендуется для: Для младенцев и детей
Если у вашего ребенка сильный запор, вы можете быстро избавиться от него. Сенокот для детей можно купить без рецепта, но Сувски не рекомендует его детям, потому что он вызывает мышечные спазмы, и есть гораздо лучшие альтернативы.
Вместо этого он прописывает лактулозу детям младше шести месяцев или продукты, содержащие ПЭГ 3350 (MiraLAX или Lax-A-Day), детям старше шести месяцев. Это не препараты, вызывающие зависимость. В тяжелых случаях эти лекарства можно использовать в течение трех-четырех недель или дольше, в течение которых, по словам Селовски, родители могут скорректировать рацион своего ребенка, включив в него больше клетчатки и меньше сахара. Это должно помочь в долгосрочной перспективе.
Младенцы младше шести месяцев, страдающие запором, должны быть осмотрены врачом, чтобы убедиться, что не произошло чего-то более серьезного.Запор может быть признаком такой проблемы, как обезвоживание.
И помните, что у младенцев существует множество норм, когда дело доходит до фекалий. «Меня учили старинной поговорке:« Семь какашек за один день или один какашку за семь дней — все приемлемо, когда речь идет о младенцах », — говорит Сувски.
Подробнее:
Как лечить простуду вашего ребенка, включая ее продолжительность
10 распространенных высыпаний у детей (с фотографиями)
ЛОР Sinus Children — Специалисты по отоларингологии Северного Техаса
Заболевание носовых пазух (синусит) — это состояние, при котором наблюдается воспаление и отек тканей, выстилающих полости носовых пазух.Здоровые ходы носовых пазух чистые и заполнены воздухом, но когда ходы носовых пазух блокируются из-за отека, носовых полипов или непроходимости, надлежащий дренаж невозможен. В результате слизь накапливается в полостях носовых пазух и может привести к инфекции, а также к другим осложнениям.
В отличие от взрослых, заболевание носовых пазух у детей (синусит) бывает трудно диагностировать, потому что симптомы заболевания носовых пазух могут быть вызваны другими проблемами, такими как вирусное заболевание, аллергия, полипы носа или заложенность носа.
Острая (краткосрочная) и хроническая (долгосрочная) болезнь носовых пазух у детей
Острое (краткосрочное) заболевание носовых пазух:
Острое заболевание носовых пазух — это внезапное появление симптомов, подобных простуде, таких как насморк, заложенность носа и боль в лице, которые не проходят через 10–14 дней. Острый синусит обычно длится 4 недели или меньше.
Лечение острых заболеваний:
- Как правило, лечение антибиотиками является очень эффективным, и дети обычно очень хорошо поддаются лечению.
- Назальные противозастойные спреи могут быть назначены для краткосрочного облегчения заложенности носа.
- Назальный физиологический раствор (соленая вода) в каплях или нежный спрей могут быть полезны для разжижения секрета и улучшения функции слизистой оболочки.
- Назальные стероидные спреи уменьшают воспаление в полостях носовых пазух.
Если у вашего ребенка острый синусит, симптомы должны улучшиться в течение первых нескольких дней лечения. Даже если кажется, что ваш ребенок сразу «вернулся к нормальному состоянию», вы всегда должны продолжать лечение антибиотиками в соответствии с предписаниями врача.
Хроническое (долгосрочное) заболевание носовых пазух:
Если у ребенка симптомы продолжаются более 8–12 недель, у него может быть хроническое заболевание носовых пазух. При предварительном посещении педиатра вашего ребенка, который подозревает заболевание носовых пазух, вашего ребенка могут направить к ЛОР-специалисту. ЛОР врач осмотрит его / ее уши, нос и горло. Тщательный сбор анамнеза и обследование обычно позволяют поставить правильный диагноз. Иногда во время посещения офиса будут использоваться специальные инструменты, чтобы заглянуть в нос.
Рентген, называемый компьютерной томографией, может помочь определить, насколько полно развиты пазухи вашего ребенка, где произошла закупорка, и подтвердить диагноз синусита. Врач может искать факторы, которые повышают вероятность заражения вашего ребенка инфекцией носовых пазух, включая структурные изменения, аллергию и проблемы с иммунной системой.
Носовые полипы
- Носовые полипы — это мягкие, безболезненные, доброкачественные образования, которые образуются в носу или пазухах и свисают вниз, как слезинки или виноград.Носовые полипы обычно располагаются вокруг области выхода пазух в носовую полость.
- Носовые полипы распространены и часто связаны с аллергией или астмой, аллергией на рецидивирующие инфекции или определенными иммунными нарушениями. Носовые полипы могут не вызывать никаких симптомов, особенно если они маленькие и не требуют лечения.
- Более крупные полипы в носу могут блокировать нормальный дренаж из носовых пазух. Когда в носовых пазухах скапливается слишком много слизи, она может инфицироваться, вызывая густой бесцветный дренаж из носа и горла.
- Крупные полипы носа могут вызвать снижение обоняния, затруднение дыхания через носовые ходы и, как уже упоминалось ранее, инфекции и заболевание носовых пазух.
- В случае больших полипов носа часто необходимы процедуры для удаления непроходимости, чтобы улучшить дренаж носовых пазух, дыхание и избавиться от инфекции.
Закупорка носа
Обструкция носа — это закупорка носа и носовой полости, которая может быть вызвана множеством проблем:
- Гипертрофия нижней носовой раковины: Розовая слизистая оболочка носа (губчатая слизистая оболочка) покрывает крошечные костные образования, называемые носовыми раковинами.Турбинаты очень восприимчивы к раздражению пылью и другими аллергенами, и если они воспаляются, они препятствуют нормальному дренированию носа и пазух, вызывая заложенность носа, инфекцию и заболевание носовых пазух.
- Инородные тела в носу
- Увеличенные аденоиды: Небольшие образования ткани, расположенные за носом. Аденоиды являются частью иммунной системы младенцев и детей младшего возраста. Они защищают организм от вредных бактерий и вирусов и борются с инфекциями.Если сами аденоиды инфицированы и увеличены, дренаж носовых пазух и риск заболевания носовых пазух становятся проблемой.
- Искривленная перегородка: Носовой проход разделен на два разных участка хрящом, известным как перегородка. Если из-за травмы или по другой причине этот хрящ становится не на своем месте, он считается «искривленным». Искривленная перегородка сильно нарушает дренаж носовых пазух и дыхание и, если их не исправить, может вызвать рецидивирующую инфекцию носовых пазух.
Ниже приведены некоторые отличительные симптомы заболевания носовых пазух, носовых полипов и заложенности носа, которые могут указывать на инфекцию носовых пазух у вашего ребенка:
- Симптомы простуды или простуды продолжаются 10-14 дней.
- Густые желто-зеленые выделения слизи
- Выделения слизи с неприятным запахом
- Неприятный запах изо рта
- Постназальное выделение жидкости, иногда приводящее к кашлю, рвоте и рвоте.
- Раздражительность
- Головная боль (у детей от 6 лет)
- Отек вокруг глаз
- Тошнота
- Усталость
- Затрудненное дыхание через нос
Эндоскопическая хирургия носовых пазух
В крайних случаях, когда заболевание носовых пазух перешло в запущенную стадию, ЛОР-врачу может потребоваться эндоскопическая операция на носовых пазухах, чтобы полностью вылечить заболевание носовых пазух вашего ребенка.
Эндоскопическая хирургия носовых пазух рассматривается у небольшого процента детей с тяжелыми или стойкими симптомами заболевания носовых пазух, которые не улучшаются при использовании традиционного курса лечения.
Цель эндоскопической хирургии носовых пазух — очистить и открыть носовые ходы, очистив область и обеспечив надлежащий дренаж из носа.
Процедура эндоскопической хирургии носовых пазух обычно занимает около 1-3 часов в операционной с ребенком под общим наркозом.Общая процедура следующая:
- После того, как ребенок будет полностью седативен, ЛОР-хирург будет использовать инструмент, называемый эндоскопом (небольшая гибкая трубка с лампой и камерой на конце), чтобы осмотреть нос и пазухи.
- Затем ЛОР-хирург откроет естественные дренажные пути пазух вашего ребенка, либо расширив естественные ходы пазух, либо создав новые.
- Затем хирург удалит все полипы, кисты или утолщенные слизистые оболочки.
- Удаление этих тканей позволяет проводить культивирование, чтобы антибиотики могли быть направлены специально против инфекции носовых пазух вашего ребенка.
- Открытие носовых пазух и обеспечение циркуляции воздуха обычно приводит к уменьшению количества и тяжести инфекций носовых пазух (рецидивирующее заболевание носовых пазух).
- Кроме того, ваш врач может посоветовать удаление лимфоидной ткани из-за носа в рамках лечения заболевания носовых пазух.
- Хотя лимфоидная ткань напрямую не блокирует пазухи, инфицирование лимфоидной ткани, называемое аденоидитом (закупорка задней части носа), может вызывать множество симптомов, похожих на синусит, а именно насморк, заложенность носа, постназальный капельница, неприятный запах изо рта, кашель и головная боль.
После эндоскопической хирургии носовых пазух
- Вашему ребенку будут вводить жидкости внутривенно (IV) до момента выписки.В палате восстановления доступны прозрачные жидкости для питья. Большинство детей проявляют суетливость в первые несколько часов после этой процедуры. Ваш ребенок может жаловаться на боль в носу, невозможность дышать через нос и затрудненное глотание. От боли можно дать обезболивающее. Иногда для предотвращения инфекции назначают антибиотики.
- Изголовье кровати будет приподнято в палате для восстановления, чтобы облегчить отек, дыхание и дренаж. Дома у вас должны быть подушки или кресло с откидной спинкой, чтобы ваш ребенок чувствовал себя комфортно, подняв голову над уровнем груди.
- Для предотвращения кровотечения в носу может быть тампон. Врач может удалить эту упаковку через одну-две недели, или она может рассосаться сама по себе. Если необходимо удалить тампон, это можно сделать в кабинете врача для детей старшего возраста или в операционной под наркозом. Если используется упаковка, ваш ребенок может почувствовать ее носом. Перед операцией вашему ребенку следует сказать, что он может почувствовать, что у него что-то в носу, когда он проснется.Если упаковка не используется, это ощущение может вызвать отек. Ваш ребенок должен знать, что ему нельзя будет насильно высморкаться в течение недели или двух.
- Если выполняется септопластика (исправление искривления перегородки), то в конце операции внутрь носа будут наложены шины. Они будут удалены в кабинете врача через одну-две недели и могут вызвать некоторый дискомфорт, пока находятся на месте.
- Поначалу из носа может выделяться какой-то дренаж.Вы можете увидеть небольшой кусок марли, перевязанный под носом вашего ребенка, который называется капельницей. Обычно это необходимо только в первый день, если вообще требуется. Дренаж из носа, скорее всего, будет с оттенком крови. Ваш ребенок может кашлять или срыгивать розовую или коричневую слизь.
- Ваш ребенок может начать нормальную игру через несколько дней, но ему, возможно, придется не ходить в школу, пока дискомфорт не исчезнет. Лечащий врач вашего ребенка может порекомендовать использовать назальную мазь, спрей с соленой водой или назальный стероидный спрей после операции.В этом случае внимательно следуйте инструкциям.
Когда обращаться к врачу после эндоскопической хирургии носовых пазух
После операции следите за своим ребенком на предмет симптомов, которые могут указывать на необходимость обращения к терапевту вашего ребенка:
- Признаки обезвоживания: сухость во рту, запавшие глаза, уменьшение количества мочи, отсутствие слез во время плача и кожа, которая при защемлении образует и сохраняет форму палатки.
- Ярко-красное кровотечение из носа или рта
- Двойное или нарушение зрения
- Постоянная утечка прозрачной жидкости из носа
- Свистящее дыхание или кашель, который звучит как крупозный (лающий)
- Если у вашего ребенка температура поднимается выше 100.5 градусов по Фаренгейту устно
- Рвота (или если рвота становится сильной)
Последующее наблюдение после эндоскопической хирургии носовых пазух
Посещение терапевта вашего ребенка будет назначено через одну-две недели после операции, чтобы убедиться, что нос заживает должным образом. Если у вас есть какие-либо вопросы, проконсультируйтесь с лечащим врачом вашего ребенка.
Доктор Рон и доктор Гэмбл — хирурги ушей, носа, горла и носовых пазух в Плано и Далласе. Если вы хотите назначить встречу в нашем офисе, позвоните в наш офис в Плано по телефону 972-378-0633 или в офис в Далласе по телефону 214-239-1641.Вы также можете удобно отправить онлайн-заявку на прием, и наш офис свяжется с вами в течение 1-2 рабочих дней, чтобы назначить встречу.


 К тому же появление гноя в носовой слизи может говорить о том, что процесс стал хроническим. Антибактериальные капли — не средство профилактики, они не могут предотвратить осложнение, но довольно эффективно справляются с возбудителями воспалительного процесса и препятствуют дальнейшему распространению инфекции.
К тому же появление гноя в носовой слизи может говорить о том, что процесс стал хроническим. Антибактериальные капли — не средство профилактики, они не могут предотвратить осложнение, но довольно эффективно справляются с возбудителями воспалительного процесса и препятствуют дальнейшему распространению инфекции.
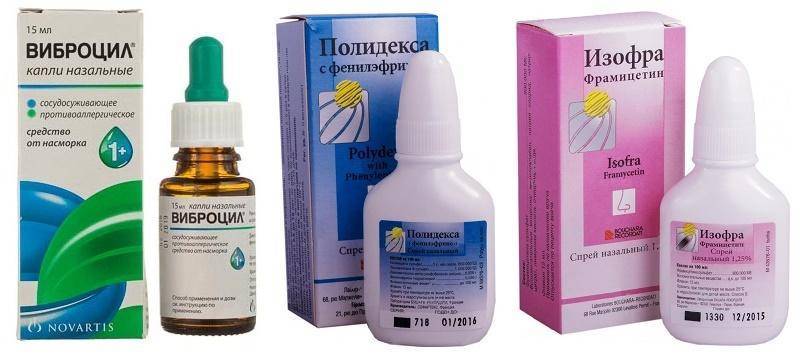
 Противомикробный препарат показан при различных болезнях верхних дыхательных путей. Лекарство можно принимать деткам в любом возрасте, но не более недели. Если эффекта нет, «Изофру» нужно прекратить забрызгивать в нос. Список противопоказаний ограничивается лишь аллергией на фрамицетин.
Противомикробный препарат показан при различных болезнях верхних дыхательных путей. Лекарство можно принимать деткам в любом возрасте, но не более недели. Если эффекта нет, «Изофру» нужно прекратить забрызгивать в нос. Список противопоказаний ограничивается лишь аллергией на фрамицетин. А брать по совету виртуальных «гуру» ампулу одного препарата и половинку столовой ложки другого – подход не только не научный, но и преступный. Такая халатность может дорого стоить вам и вашему малышу.
А брать по совету виртуальных «гуру» ампулу одного препарата и половинку столовой ложки другого – подход не только не научный, но и преступный. Такая халатность может дорого стоить вам и вашему малышу. При гнойном рините, гайморите приветствуется применение антисептика в нос, например «Мирамистина». После промывки нужно выждать около получаса, закапать сосудосуживающие капли («Виброцил»), чтобы снять отечность и «открыть» носовые ходы, и только потом приступать к закапыванию капель с антибиотиком.
При гнойном рините, гайморите приветствуется применение антисептика в нос, например «Мирамистина». После промывки нужно выждать около получаса, закапать сосудосуживающие капли («Виброцил»), чтобы снять отечность и «открыть» носовые ходы, и только потом приступать к закапыванию капель с антибиотиком.
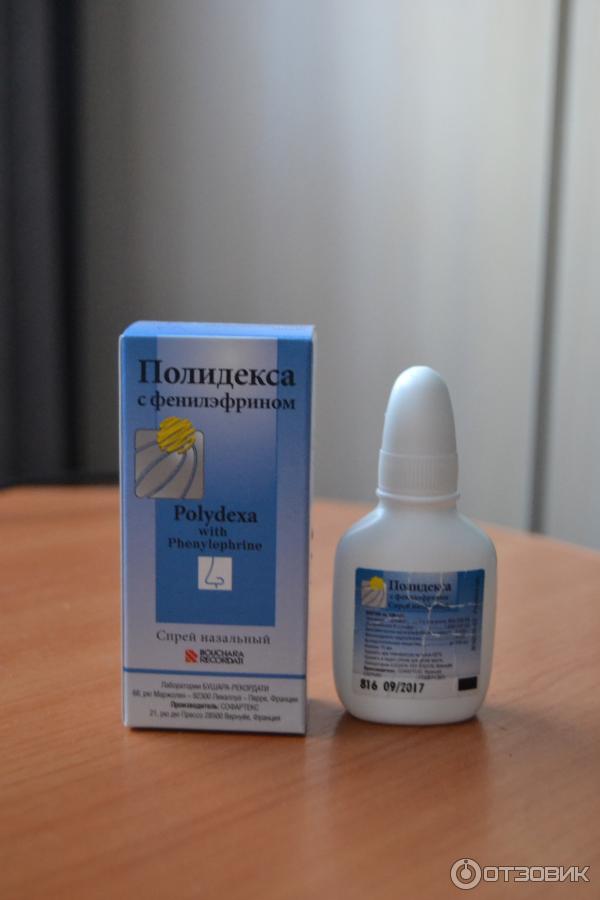 К примеру, возбудители ринита могут из носовых ходов отправиться «вверх» и «вниз». В первом случае это станет причиной отита, во тором – фарингита или ларингита. А у отита, в свою очередь, есть вероятность перерасти в менингит.
К примеру, возбудители ринита могут из носовых ходов отправиться «вверх» и «вниз». В первом случае это станет причиной отита, во тором – фарингита или ларингита. А у отита, в свою очередь, есть вероятность перерасти в менингит. К тому же появление гноя в носовой слизи может говорить о том, что процесс стал хроническим. Антибактериальные капли — не средство профилактики, они не могут предотвратить осложнение, но довольно эффективно справляются с возбудителями воспалительного процесса и препятствуют дальнейшему распространению инфекции.
К тому же появление гноя в носовой слизи может говорить о том, что процесс стал хроническим. Антибактериальные капли — не средство профилактики, они не могут предотвратить осложнение, но довольно эффективно справляются с возбудителями воспалительного процесса и препятствуют дальнейшему распространению инфекции.
 Теперь медикамент признан неэффективным против большинства микробов.
Теперь медикамент признан неэффективным против большинства микробов. Противомикробный препарат показан при различных болезнях верхних дыхательных путей. Лекарство можно принимать деткам в любом возрасте, но не более недели. Если эффекта нет, «Изофру» нужно прекратить забрызгивать в нос. Список противопоказаний ограничивается лишь аллергией на фрамицетин.
Противомикробный препарат показан при различных болезнях верхних дыхательных путей. Лекарство можно принимать деткам в любом возрасте, но не более недели. Если эффекта нет, «Изофру» нужно прекратить забрызгивать в нос. Список противопоказаний ограничивается лишь аллергией на фрамицетин. А брать по совету виртуальных «гуру» ампулу одного препарата и половинку столовой ложки другого – подход не только не научный, но и преступный. Такая халатность может дорого стоить вам и вашему малышу.
А брать по совету виртуальных «гуру» ампулу одного препарата и половинку столовой ложки другого – подход не только не научный, но и преступный. Такая халатность может дорого стоить вам и вашему малышу. При гнойном рините, гайморите приветствуется применение антисептика в нос, например «Мирамистина». После промывки нужно выждать около получаса, закапать сосудосуживающие капли («Виброцил»), чтобы снять отечность и «открыть» носовые ходы, и только потом приступать к закапыванию капель с антибиотиком.
При гнойном рините, гайморите приветствуется применение антисептика в нос, например «Мирамистина». После промывки нужно выждать около получаса, закапать сосудосуживающие капли («Виброцил»), чтобы снять отечность и «открыть» носовые ходы, и только потом приступать к закапыванию капель с антибиотиком.