Сердечный приступ
Симптомы сердечного приступа
Общие признаки и симптомы инфаркта включают:- Боль в груди или дискомфорт (стенокардия), может проявляться чувством сдавления, сжатия, полноты или боли в центре груди. При сердечном приступе боль обычно длится в течение нескольких минут, она может увеличиваться и уменьшаться по интенсивности.
- Дискомфорт в верхней части тела, включая руки, шею, спину, челюсть или живот.
- Затруднение дыхания.
- Тошноту и рвоту.
- Холодный пот.
- Головокружение или обморок.
- У женщин, менее вероятно, боль в груди.
Экстренное лечение сердечного приступа
Американская ассоциация сердца и Американский колледж кардиологии рекомендует:- Если вы думаете, что начался сердечный приступ, сразу звоните (03). После вызова (03) нужно разжевать таблетку аспирина. Обязательно сообщите об этом фельдшеру, тогда дополнительная доза аспирина не требуется.

- Ангиопластика, которая также называется чрескожное коронарное вмешательство (ЧКВ), является процедурой, которая должна быть выполнена в течение 90 минут от момента развития сердечного приступа. Пациенты, страдающие от сердечного приступа, должны быть доставлены в больницу оборудованную для выполнения PCI.
- Фибринолитическая терапия должна быть проведена в течение 30 минут от сердечного приступа, если центр, который выполняет ЧКВ, недоступен. Пациент должен быть переведен в отделение для ЧКВ без задержки.
Вторичная профилактика сердечного приступа
Дополнительные меры профилактики необходимы, чтобы помочь предотвратить повторный сердечный приступ. До выписки нужно обсудить с врачом стационара:- Контроль уровня артериального давления и уровня холестерина (при выписке назначаются статины, ингибиторы АПФ, бета-блокаторы).
- Аспирин и антитромбоцитарный препарат клопидогрель (Плавикс), который многие пациенты должны принимать на регулярной основе.
 Празугрель (Эффиент) является новым препаратом, который может быть использован как альтернатива клопидогреля для пациентов.
Празугрель (Эффиент) является новым препаратом, который может быть использован как альтернатива клопидогреля для пациентов. - Сердечная реабилитация и регулярные упражнения.
- Нормализация веса.
- Прекращение курения.
Введение
Сердце — сложный орган человеческого тела. На протяжении всей жизни он постоянно качает кровь, снабжая через артериальную сеть кислородом и жизненно важными питательными веществами все ткани организма. Для выполнения этой напряженной задачи, сердечная мышца сама нуждается в достаточном количестве обогащенной кислородом крови, которая доставляется к нему через сеть коронарных артерий. Эти артерии несут обогащенную кислородом кровь к мышечной стенке сердца (миокарду).Сердечный приступ (инфаркт миокарда) происходит, когда приток крови к сердечной мышце заблокирован, ткань испытывает кислородное голодание и часть миокарда умирает.
Ишемическая болезнь сердца является причиной сердечных приступов.
Сердечный приступ
Сердечный приступ (инфаркт миокарда) является одним из наиболее серьезных исходов атеросклероза. Он может произойти по двум причинам:- Если в атеросклеротической бляшке развивается трещина или разрыв. Тромбоциты задерживаются в этом участке для герметизации и формируется сгусток крови (тромб). Сердечный приступ может произойти, если кровяной сгусток полностью блокирует прохождение обогащенной кислородом крови к сердцу.
- Если артерия становится полностью заблокирована вследствие постепенного увеличения атеросклеротической бляшки. Сердечный приступ может возникнуть, если недостаточно богатой кислородом крови проходит через эту зону.
Стенокардия
Стенокардия, основной симптом болезни коронарных артерий, как правило, воспринимается как боль в груди.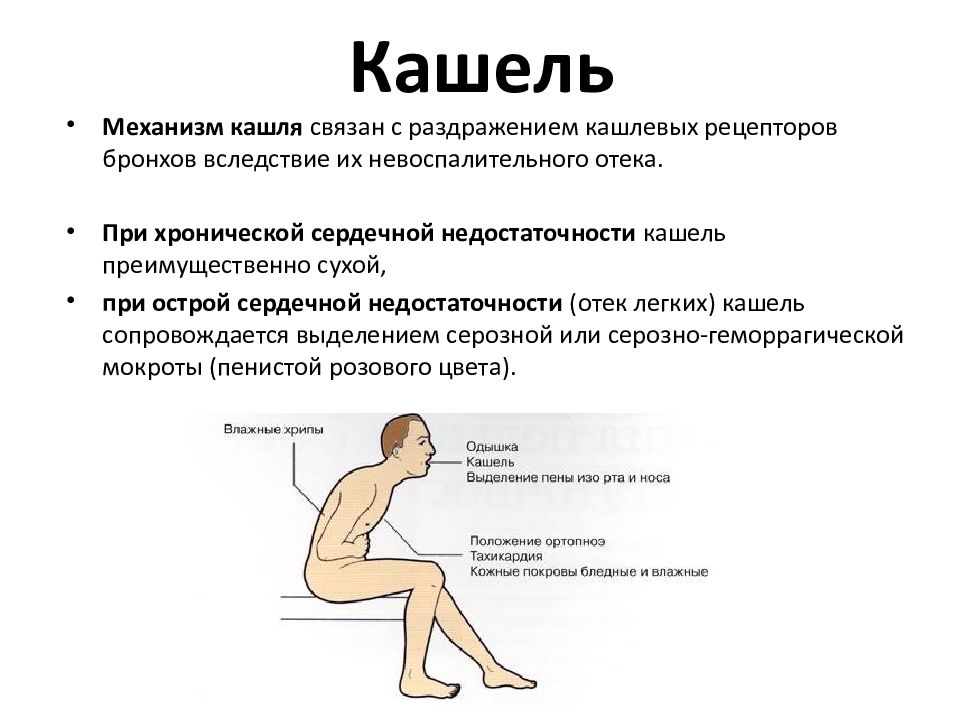 Есть два вида стенокардии:
Есть два вида стенокардии:- стабильная стенокардия. Это предсказуемая боль в груди, которой обычно можно управлять с изменением образа жизни и подбором определенных лекарств, таких как низкие дозы аспирина и нитратов.
- нестабильная стенокардия. Эта ситуация гораздо более серьезная, чем стабильная стенокардия, и часто промежуточная стадия между стабильной стенокардией и сердечным приступом. Нестабильная стенокардия является частью состояния, которое называется острым коронарным синдромом.
Острый коронарный синдром
Острый коронарный синдром (ОКС) — это тяжелое и внезапное состояние сердца, которое при необходимом интенсивном лечении не превращается в развернутый сердечный приступ. Острый коронарный синдром включает в себя:- нестабильная стенокардия. Нестабильная стенокардия является потенциально серьезным состоянием, при котором боль в груди является постоянной, но анализы крови не показывают маркеров сердечного приступа.

- инфаркт миокарда без подъема сегмента ST (не Q-инфаркт миокарда). Диагностируется, когда анализы крови и ЭКГ выявляют сердечный приступ, который не захватывает полную толщину сердечной мышцы. Поражение артерий менее тяжелое, чем при большом сердечном приступе.
Факторы риска
Факторы риска сердечного приступа такие же, как факторы риска ишемической болезни сердца. Они включают в себя:Возраст
Риск ишемической болезни сердца увеличение с возрастом. Около 85% людей, которые умирают от сердечно-сосудистых заболеваний, имеют возраст старше 65 лет.
Пол
Мужчины имеют больший риск развития ишемической болезни сердца и сердечных приступов в более раннем возрасте, чем женщины. Риск сердечно-сосудистых заболеваний у женщин возрастает после менопаузы, и они начинают страдать стенокардией больше, чем мужчины.Генетические факторы и семейная наследственность
Некоторые генетические факторы увеличивают вероятность развития факторов риска, таких как диабет, повышенный уровень холестерина и высокое кровяное давление.Расовая и этническая принадлежность
Афро-американцы имеют самый высокий риск сердечно-сосудистых заболеваний из-за высокой частоты встречаемости у них повышенного кровяного давления, а также диабета и ожирения.Медицинские предпосылки
Ожирение и метаболический синдром. Избыточное отложение жира, особенно вокруг талии, может увеличить риск сердечно-сосудистых заболеваний. Ожирение также способствует развитию высокого кровяного давления, диабета, которые влияют на развитие заболеваний сердца.
- Абдоминальное ожирение.
- Низкий уровень холестерина ЛПВП.
- Высокий уровень триглицеридов.
- Высокое кровяное давление.
- Инсулинорезистентность (диабет или преддиабет).

Высокое кровяное давление. Высокое кровяное давление (гипертония) связано с развитием ишемической болезни сердца и сердечного приступа. Нормальные цифры кровяного давления ниже 120/80 мм.рт.ст. Высоким кровяным давлением, как правило, считается артериальное давление больше или равное 140 мм рт.ст. (систолическое) или больше или равное 90 мм рт.ст. (диастолическое). Предгипертонией считается артериальное давление с цифрами 120 — 139 систолическое или 80 — 89 диастолическое, она указывает на повышенный риск развития гипертонии.
Диабет. Диабет, особенно для людей, чей уровень сахара в крови не очень хорошо контролируется, значительно увеличивает риск развития сердечно-сосудистых заболеваний. На самом деле, болезни сердца и инсульты являются ведущими причинами смерти у людей с диабетом. Люди с диабетом также имеют высокий риск развития артериальной гипертонии и гиперхолестеринемии, нарушения свертываемости крови, болезни почек, и нарушения функции нервов, каждый из этих факторов может привести к повреждению сердца.
Факторы образа жизни
Сниженная физическая активность. Упражнения обладают рядом эффектов, которые приносят пользу сердцу и кровообращению, в том числе влияют на уровень холестерина и артериального давления и поддержание веса. Люди, которые ведут малоподвижный образ жизни, почти в два раза чаще страдают сердечными приступами по сравнению с людьми, которые регулярно занимаются спортом.Курение. Курение является наиболее важным фактором риска развития сердечно-сосудистых заболеваний. Курение может вызвать повышение кровяного давления, вызывает нарушение липидного обмена и делает тромбоциты очень липкими, повышая риск тромбообразования. Хотя заядлые курильщики подвергаются наибольшему риску, люди, которые курят всего лишь три сигареты в день, имеют высокий риск поражения кровеносных сосудов, что может привести к нарушению кровоснабжения сердца. Регулярное воздействие пассивного курения также увеличивает риск сердечно-сосудистых заболеваний у некурящих.
Алкоголь. Умеренное употребление алкоголя (один бокал красного сухого вина в день) может помочь повысить уровнь «хорошего» холестерина (ЛПВП). Алкоголь также может предотвратить образование тромбов и воспаление. В отличие от этого, пьянство вредит сердцу. На самом деле, сердечно-сосудистые заболевания являются ведущей причиной смерти алкоголиков.
Диета. Диета может играть важную роль в защите сердца, особенно за счет сокращения пищевых источников транс-жиров, насыщенных жиров и холестерина и ограничения потребления соли, которая способствует высокому кровяному давлению.
НПВП и ингибиторы ЦОГ-2
Все нестероидные противовоспалительные препараты (НПВП), за исключением аспирина, являются фактором риска для сердца. НПВП и ингибиторы ЦОГ-2 могут увеличивать риск смерти у пациентов, которые пережили сердечный приступ. Наибольший риск развивается при более высоких дозах.НПВС включают такие продаваемые без рецепта препараты, как ибупрофен (Адвил, Мотрил) и отпускаемые по рецепту лекарства, как диклофенак (Катафлам, вольтарен). Целекоксиб (Целебрекс) ингибитор ЦОГ-2, который доступен в США, был связан с сердечно-сосудистыми рисками, такими, как инфаркт и инсульт. Пациенты, у которых были сердечные приступы, должны проконсультироваться со своим врачом, прежде чем принимать какие-либо из этих препаратов.
Американская Ассоциация Сердца рекомендует пациентам, которые имеют или которые подвержены риску заболеваний сердца, в первую очередь, использовать немедикаментозные методы обезболивания (например, физическая терапия, упражнения, снижение веса, чтобы снизить нагрузку на суставы и тепло или холод терапии). Если эти методы не работают, пациенты должны принимать низкие дозы ацетаминофена (тайленол) или аспирин перед использованием НПВП, ингибитор ЦОГ-2 целекоксиб (Целебрекс) должен использоваться в последнюю очередь.
Прогноз
Сердечные приступы могут привести к смертельному исходу, превратиться в хроническое состояние или привести к полному выздоровлению. Долгосрочный прогноз для продолжительности и качества жизни после сердечного приступа зависит от его тяжести, нанесенного ущерба сердечной мышце и профилактических мер, принятых после этого.Пациенты, у которых был сердечный приступ, имеют более высокий риск повторного сердечного приступа. Хотя нет тестов, которые могли бы предсказать, произойдет ли другой сердечный приступ, пациенты могут сами избежать повторного сердечного приступа, если будут придерживаться здорового образа жизни и соблюдать лечение. Две трети пациентов, которые перенесли сердечный приступ, не принимают необходимых мер для его предотвращения.
Сердечный приступ также увеличивает риск возникновения других проблем с сердцем, в том числе нарушений сердечного ритма, повреждения клапанов сердца и инсульта.
Лица наибольшего риска. Сердечный приступ имеет всегда более серьезные последствия у некоторых людей, таких как:
- Пожилые.
- Люди с заболеваниями сердца или имеющие несколько факторов риска сердечно-сосудистых заболеваний.
- Людей с сердечной недостаточностью.
- Люди с диабетом.
- Люди на постоянном диализе.
- Женщины имеют больше шансов умереть от сердечного приступа, чем мужчины. Риск смерти является самым высоким у молодых женщин.
Наличие данных состояний во время сердечного приступа может способствовать ухудшению прогноза:
- Аритмии (нарушение сердечного ритма). Фибрилляция желудочков является опасной аритмией и одной из основных причин ранней смерти от сердечного приступа. Аритмии чаще происходят в течение первых 4 часов от сердечного приступа, и они связаны с высокой смертностью. Однако, пациенты, которые успешно лечатся, имеют тот же долгосрочный прогноз, как пациенты без аритмии.
- Кардиогенный шок. Эта очень опасная ситуация связана с очень низким кровяным давлением, пониженным отделением мочи, и метаболическими нарушениями. Шок происходит в 7% случаев сердечных приступов.
- Блокада сердца, так называемая атриовентрикулярная (AV) блокада, это состояние, при котором электрическая проводимость нервных импульсов к мышцам в сердца замедляется или прервана. Хотя блокада сердца опасна, она может быть эффективно вылечена с помощью кардиостимулятора и редко вызывает какие-либо долгосрочные осложнения у пациентов, которые выжили.
- Сердечная недостаточность. Поврежденная сердечная мышца не в состоянии перекачивать кровь, необходимую для функционирования тканей. Пациенты испытывают усталость, возникает одышка, происходит задержка жидкости в организме.
Симптомы
Симптомы сердечного приступа могут быть различным. Они могут возникнуть внезапно и быть выраженными или могут прогрессировать медленно, начиная с легкой боли. Симптомы могут различаться у мужчин и женщин. У женщин реже, чем у мужчин, бывает классическая боль в груди, они чаще испытают одышку, тошноту или рвоту, боли в спине и челюсти.Общие признаки и симптомы инфаркта включают:
- Боль в груди. Боль в груди или дискомфорт (ангина) является главным признаком сердечного приступа и может ощущаться, как чувство сдавления, сжатия, полноты или боли в центре груди. Пациенты с болезнью коронарных артерий, со стабильной стенокардией часто испытывают боль в груди, которая длится несколько минут, а затем уходит. При сердечном приступе боли обычно длятся в течение более чем несколько минут, они могут исчезнуть, но затем возвращаются.
- Дискомфорт в верхней части тела. Люди, которые испытывают сердечный приступ, могут чувствовать неприятные ощущения в руках, шее, спине, челюсти или желудке.
- Затруднение дыхания может сопровождаться болью в груди или быть без боли.
- Тошнота и рвота.
- Холодный пот.
- Головокружение или обморок.
- Острая боль при дыхании или при кашле.
- Боль, которая в основном или только в середине или внизу живота.
- Боль, которая может быть вызвана прикосновением.
- Боль, которая может быть вызвана при движении или нажатия на грудную стенку или руку.
- Боль, которая является постоянной и длится в течение нескольких часов (не следует выжидать несколько часов, если есть подозрение, что начался сердечный приступ).
- Боль, которая является очень короткой и длится в течение нескольких секунд.
- Боль, которая распространяется на ноги.
- Однако, наличие этих признаков не всегда исключает серьезное заболевание сердца.
Безболевая ишемия
Некоторые люди с тяжелым поражением коронарных артерий могут не иметь стенокардии. Это состояние известно как безболевая ишемия. Это опасное состояние, потому что пациенты не имеют тревожных симптомов болезни сердца. Некоторые исследования показывают, что люди с безболевой ишемией имеют больший риск осложнений и смертности, чем пациенты, испытывающие боль при стенокардии.Что делать при сердечном приступе
Люди, которые испытывают симптомы сердечного приступа, должны выполнить следующие действия:- Для больных стенокардией — принять одну дозу нитроглицерина (таблетку под язык или в аэрозольной форме) при появлении симптомов. Затем еще одну дозу каждые 5 минут, до трех доз или до уменьшения боли.
- Позвоните (03) или наберите местный номер экстренной службы. Это должно быть сделано в первую очередь, если три дозы нитроглицерина не помогают снять боль в груди. Только 20% сердечных приступов происходят у пациентов с ранее диагностированной стенокардией. Поэтому любой, у кого развиваются симптомы сердечного приступа, должен связаться с экстренными службами.
- Пациент должен разжевать аспирин (250 — 500 мг), о чем нужно сообщить прибывшей экстренной службе, так как дополнительную дозу аспирина в этом случае принимать не надо.
- Пациент с болью в груди должен быть немедленно доставлен в ближайшее отделение неотложной помощи, предпочтительно на машине скорой помощи. Добираться самостоятельно не рекомендуется.
Диагностика
При обращении в больницу пациента с болями в груди проводятся нижеследующие диагностические шаги для определения проблем с сердцем, и, если они присутствуют, их тяжесть:- Пациент должен сообщить врачу обо всех симптомах, которые могут свидетельствовать о проблемах с сердцем или, возможно, наличии других серьезных заболеваний.
- Электрокардиограмма (ЭКГ) — запись электрической активности сердца. Она является ключевым инструментом для определения того, связаны ли боли в груди с проблемами в сердце и, если да, то насколько серьезными они являются.
- Анализы крови выявляют повышение уровней определенных факторов (тропонинов и КФК-MB), которые указывают на поражение сердца (врач не будет ждать результатов до начала лечения, особенно если он заподозрил сердечный приступ).
- Методы визуальной диагностики, в том числе эхокардиография и перфузионная сцинтиграфия, помогают исключить сердечный приступ, если остались какие-либо вопросы.
Электрокардиограмма (ЭКГ)
Электрокардиограмма (ЭКГ) измеряет и записывает электрическую активность сердца, зубцы ЭКГ соответствуют сокращению и расслаблению определенных структур различных отделов сердца. Определенные зубцы на ЭКГ названы соответствующими буквами:- Р. Р-волны связаны с сокращениями предсердий (две камеры в сердце, которые получают кровь из органов).
- QRS. Комплекс связан с желудочковыми сокращениями (желудочки это две основные насосные камеры в сердце.)
- Т и U. Эти волны сопровождают желудочковые сокращения.
Наиболее важным в диагностике и определении тактики лечения сердечного приступа являются подъем сегмента ST и определение зубца Q.
Подъем сегмента ST: Сердечный приступ. Подъем сегмента ST — это показатель сердечного приступа. Он свидетельствует о том, что артерия сердца заблокирована и сердечная мышца повреждена на всю толщину. Развивается Q-инфаркт миокарда (инфаркт миокарда с подъемом ST-сегмента).
Однако, подъем ST сегмента не всегда означает, что у пациента сердечный приступ. Воспаление сердечной сумки (перикардит) является еще одной причиной повышения ST-сегмента.
Без подъема ST сегмента развивается: стенокардия и острый коронарный синдром.
Сниженный или горизонтальный сегмент ST предполагает нарушения проводимости и наличие сердечно-сосудистых заболеваний, даже если нет стенокардии в настоящее время. Изменения ST сегментапроисходят примерно у половины пациентов с различными заболеваниями сердца. Однако у женщин изменения ST сегмента могут происходить и без проблем с сердцем. В таких случаях, лабораторные исследования необходимы для определения степени повреждения сердца, если таковое имеется. Таким образом, может развиться одно из следующих состояний:
- Стабильная стенокардия (анализ крови или результаты других тестов не показывают каких-либо серьезных проблем и боль в груди исчезает). В этот период у 25 — 50% людей, со стенокардией или безболевой ишемией регистрируются нормальные показатели ЭКГ.
- Острый коронарный синдром (ОКС). Он требует интенсивного лечения, пока не превратился в развернутый сердечный приступ. ОКС включает в себя или нестабильную стенокардию или инфаркт миокарда без подъема ST-сегмента (не Q-инфаркт миокарда). Нестабильная стенокардия является потенциально серьезным событием, при этом боль в груди постоянная, но анализы крови не выявляют маркеров сердечного приступа. При не Q-инфаркте миокарда анализы крови выявляют сердечный приступ, но повреждение сердца менее серьезно, чем при развернутом сердечном приступе.
Эхокардиограмма (ЭХОКГ)
Эхокардиограмма — это неинвазивный метод, при котором используется ультразвук для визуализации сердца. Можно определить повреждение и подвижность участков сердечной мышцы. Эхокардиография также может быть использована как тест с физической нагрузкой, для обнаружения локализации и степени повреждения сердечной мышцы во время заболевания или вскоре после выписки из больницы.Радионуклеидные методы (стресс тест с таллием)
Позволяют визуализировать накопление радиоактивных индикаторов в области сердца. Их, как правило, вводят внутривенно. Данный метод позволяет оценить:- Степень тяжести нестабильной стенокардии, когда менее дорогостоящие диагностические методы не эффективны.
- Тяжесть хронической ишемической болезни сердца.
- Успех операции по поводу ишемической болезни сердца.
- Произошел ли сердечный приступ.
- Локализацию и степень повреждения мышцы сердца во время заболевания или вскоре после выписки из больницы после перенесенного сердечного приступа.
Ангиография
Ангиография является инвазивным методом. Он используется для пациентов, у которых стенокардия подтверждена стресс тестами или другими методами и для пациентов с острым коронарным синдромом. Ход процедуры:- Узкая трубка (катетер) вставляется в артерию, как правило руки или ноги, а затем проводится по сосудам до коронарных артерий.
- Контрастное вещество вводится через катетер в коронарные артерии и производится запись.
- В итоге появляются изображения коронарных артерий, на которых можно увидеть препятствия кровотоку.
Биологические маркеры
Когда клетки сердца повреждены, они выделяют различные ферменты и другие вещества в кровоток. Повышенные уровни таких маркеров повреждения сердца в крови или моче могут помочь выявить сердечный приступ у больных с тяжелой болью в груди и помочь определить тактику лечения. Подобные тесты часто выполняются в отделении неотложной помощи или в больнице при подозрении на сердечный приступ. Наиболее часто определяемые маркеры:- тропонины. Белки сердечного тропонина Т и I высвобождаются, когда сердечная мышца повреждена. Это лучшие диагностические признаки сердечных приступов. Они могут помочь их диагностировать и подтвердить диагноз у пациентов с ОКС.
- креатинкиназы миокарда (КФК-MB). КФК-MB стандартный маркер, но чувствительность его меньше, чем у тропонина. Повышенные уровни КФК-MB могут наблюдаться у людей без сердечной патологии.
Лечение
Методы лечения сердечного приступа и острого коронарного синдрома включают в себя:- Кислородную терапию.
- Облегчение боли и дискомфорта с использованием нитроглицерина или морфина.
- Коррекция аритмии (неправильного сердечного ритма).
- Блокирование дальнейшего свертывания крови (если возможно) с использованием аспирина или клопидогреля (Плавикса), а также антикоагулянтов, таких как гепарин.
- Открытие артерии, в которой произошло нарушение коровотока, нужно произвести как можно быстрее путем проведения ангиопластики или с помощью лекарств, растворяющих тромб.
- Назначаются бета-блокаторы, блокаторы кальциевых каналов или ингибиторы ангиотензинпревращающего фермента для того, чтобы улучшить работу сердечной мышцы и коронарных артерий.
Немедленные мероприятия
Одинаковы для пациентов как с ОКС, так и с сердечным приступом.Кислород. Как правило, подается через трубку в нос или через маску.
Аспирин. Пациенту дают аспирин, если он не был принят в домашних условиях.
Лекарства для снятия симптомов:
- Нитроглицерин. Большинство пациентов будут получать нитроглицерин как во время так и после сердечного приступа, как правило, под язык. Нитроглицерин снижает кровяное давление и расширяет кровеносные сосуды, увеличивая приток крови к сердечной мышце. Нитроглицерин в некоторых случаях вводится внутривенно (возвратная стенокардия, сердечная недостаточность или высокое кровяное давление).
- Морфин. Морфин не только снимает боль и уменьшает тревожность, но и расширяет кровеносные сосуды, увеличивая приток крови и кислорода к сердцу. Морфин может снизить кровяное давление и облегчить работу сердца. Могут быть использованы и другие препараты.
Устранение препятствия коронарного коровотока: экстренная ангиопластика или тромболитическая терапия
При сердечном приступе в коронарных артериях образуются сгустки, которые препятствуют коронарному коровотоку. Удаление сгустков в артериях нужно провести как можно скорее, это является наилучшим подходом к улучшению выживания и уменьшает объем повреждения сердечной мышцы. Пациенты должны поступать в специализированные медицинские центры как можно быстрее.Стандартные медицинские и хирургические процедуры включают в себя:
- Ангиопластику, которая также называется чрескожным коронарным вмешательством (ЧКВ), является предпочтительной процедурой для экстренного открытия артерий. Ангиопластика должна быть выполнена оперативно для пациентов с инфарктом, предпочтительно в течение 90 минут после прибытия в больницу. В большинстве случаев в коронарную артерию помещается стент, который создает внутренний каркас и улучшает проходимость коронарной артерии.
- Тромболитики растворяют сгусток и являются стандартными лекарствами, используемыми для открытия артерий. Тромболитическая терапия должна быть проведена в течение 3 часов после появления симптомов. Пациенты, которые поступают в больницу, не имеющую возможность выполнять ЧКВ, должны получить тромболитическую терапию и быть переведены в центр, выполняющий ЧКВ, без задержки.
- Операция коронарного шунтирования (АКШ) иногда используется как альтернатива ЧКВ.
Тромболитики
Тромболитические или фибринолитические препараты рекомендуются в качестве альтернативы ангиопластике. Эти препараты растворяют сгусток, или тромб, ответственный за блок артерии и гибель сердечно-мышечной ткани.Вообще говоря, тромболизис считается хорошим выбором для пациентов с инфарктом миокарда в первые 3 часа. В идеале, эти препараты должны быть даны в течение 30 минут после прибытия в больницу, если не проводится ангиопластика. Другие ситуации, когда используются тромболитики:
- Необходимость длительной транспортировки.
- Длительный период времени до ЧКВ.
- Неуспех ЧКВ.
- У пациентов старше 75 лет.
- Если симптомы продолжаются более 12 часов.
- Беременные женщины.
- Люди, которые недавно перенесли травму (особенно черепно-мозговую травму) или операцию.
- Люди с обострением язвенной болезни.
- Пациенты, которые перенесли длительную сердечно-легочную реанимацию.
- При приеме антикоагулянтов.
- Пациенты, которые перенесли большую коровопотерю.
- Пациенты с перенесенным инсультом.
- Пациенты с неконтролируемым высоким кровяным давлением, особенно когда систолическое давление выше 180 мм.рт.ст.
Правила введения тромболитиков. Чем раньше тромболитические средства даны после сердечного приступа, тем лучше. Тромболитики наиболее эффективны в течение первых 3-хчасов. Они еще могут помочь в течение 12 часов после сердечного приступа.
Осложнения. Геморрагический инсульт, как правило, происходит в первый день и является наиболее серьезным осложнением тромболитической терапии, но, к счастью, это происходит редко.
Процедуры по реваскуляризации: ангиопластика и шунтирование
Чрескожное коронарное вмешательство (ЧКВ), также называемое ангиопластикой, и коронарное шунтирование — это стандартные операции для улучшения коронарного кровотока. Они известны как операции реваскуляризации.- Экстренная ангиопластика / ЧКВ — это стандартная процедура при сердечных приступах и должна быть выполнена в течение 90 минут от его начала. Исследования показали, что баллонная ангиопластика и стентирование не в состоянии предотвратить сердечные осложнения у пациентов, при их проведении через 3 — 28 дней после сердечного приступа.
- Коронарное шунтирование, как правило, используется в качестве плановой операции, но может иногда проводиться после сердечного приступа, при неуспешной ангиопластике или тромболитической терапии. Оно, как правило, выполняется в течение нескольких дней, чтобы позволить восстановиться сердечной мышце. Большинство же пациентов подходят для проведения тромболитической терапии или ангиопластики (хотя далеко не все центры оборудованы для ЧКВ).
- Устанавливается узкий катетер (трубка) в коронарную артерию.
- Проводится восстановление просвета сосуда при раздувании маленького баллона (баллонная ангиопластика).
- После сдувания баллона просвет сосуда увеличивается.
- Чтобы сохранить просвет артерии открытым на длительное время используется устройство, называемое коронарным стентом — это расширяемая трубка из металлической сетки, которая имплантируется в артерию во время ангиопластики. Стент может состоять из голого металла, а может быть покрыт специальным препаратом, который медленно высвобождается в рядом лежащую стенку сосуда.
- Стент восстанавливает просвет сосуда.
Стенты с лекарственным покрытием, которые покрыты сиролимусом или паклитакселем, могут помочь предотвратить рестеноз. Они могут быть лучше, чем голый металлический стент для пациентов, которые пережили сердечный приступ, но они также могут увеличивать риск образования тромбов.
Очень важно для пациентов, которым имплантированы стенты с лекарственным покрытием, принимать аспирин и клопидогрель (Плавикс) как минимум 1 год после стентирования, чтобы уменьшить риск образования тромбов. Клопидогрель, как и аспирин, помогает предотвратить слипание тромбоцитов. Если по некоторым причинам пациенты не могут принимать клопидогрель наряду с аспирином после ангиопластики и стентирования, им должны имплантироваться голые металлические стенты без лекарственного покрытия. Празугрель — новый препарат, который является альтернативой клопидогрелю.
Операция коронарного шунтирования (АКШ). Является альтернативой ангиопластике у больных с тяжелой стенокардией, особенно у тех, которые имеют две или более закрытые артерии. Это очень агрессивная процедура:
- Открывается грудная клетка, кровь перекачивается с помощью аппарата искусственного кровообращения.
- Во время основного этапа операции сердце останавливается.
- В обход закрытых участков артерий пришиваются шунты, которые забираются во время операции у пациента из ноги, или из руки и грудной клетки. Таким образом кровь поступает к сердечной мышце по шунтам в обход закрытых участков артерий.
Лечение пациентов с шоком или с сердечной недостаточностью
Тяжело больных пациентов с сердечной недостаточностью или которые находятся в состоянии кардиогенного шока (он включает в себя снижение артериального давления и другие нарушения) интенсивно лечат и наблюдают: дают кислород, вводят жидкости, регулируют кровяное давление, используется допамин, добутамин и другие средства.Сердечная недостаточность. Внутривенно вводится фуросемид. Пациентам также могут быть даны нитраты, и ингибиторы АПФ, если нет резкого снижения кровяного давления по показаниям. Может быть проведена тромболитическая терапия или ангиопластика.
Кардиогенный шок. Процедура внутриаортальной баллонной контрпульсации (ВАБК) может помочь пациентам с кардиогенным шоком при использовании в комбинации с тромболитической терапией. Используется катетер с баллоном, который надувается и спускается в аорте в определенные фазы сердечного цикла, таким образом повышая кровяное давление.Также, может быть выполнена процедура ангиопластики.
Лечение аритмий
Аритмия — это нарушение сердечного ритма, которое может возникать в условиях дефицита кислорода и является опасным осложнением сердечного приступа. Быстрый или медленный сердечный ритм часто встречается у больных с сердечным приступом и обычно это не является опасным признаком.Экстрасистолия или очень быстрый ритм (тахикардия) могут привести к фибрилляции желудочков. Это жизнеугрожающая аритмия, при которой желудочки сердца сокращаются очень быстро, не обеспечивая достаточный сердечный выброс. Насосное действие сердца, необходимое для сохранения циркуляции крови, при этом потеряно.
Предотвращение фибрилляции желудочков. Люди, у которых развивается фибрилляция желудочков, не всегда подвергаются предупреждению аритмии и на сегодняшний день нет никаких эффективных препаратов для профилактики аритмий во время сердечного приступа.
- Уровень калия и магния должны контролироваться и поддерживаться.
- Использование бета блокаторов внутривенно и перорально может помочь предотвратить аритмии у некоторых пациентов.
- Дефибрилляторы. Пациентам, у которых развиваются желудочковые аритмии, проводится разряд электрического тока с помощью дефибриллятора для восстановления нормального ритма. Некоторые исследования показывают, что имплантируемые кардиовертеры-дефибрилляторы (ИКД) могут предотвратить дальнейшие, они используются у пациентов, у которых сохраняется риск повторения данных аритмий.
- Антиаритмические препараты. Антиаритмические препараты включают лидокаин, прокаинамид или амиодарон. Амиодарон или другой антиаритмический препарат может быть использован позже, для профилактики последующих аритмий.
Лекарственные препараты
Аспирин и другие дезагреганты Противосвертывающие препараты используются на всех этапах болезни сердца. Они делятся на антиагреганты или антикоагулянты. Их используют наряду с тромболитиками, а также для профилактики сердечного приступа. Противосвертывающая терапия связана с риском кровотечения и инсульта.Антитромбоцитарные препараты. Они подавляют склеивание тромбоцитов в крови и, следовательно, помогают предотвратить тромбообразование. Тромбоциты имеют очень маленький размер и форму диска. Они имеют важное значение для свертывания крови.
- Аспирин. Аспирин — это антитромбоцитарный препарат. Аспирин следует принимать сразу же после начала сердечного приступа. Таблетку аспирина можно либо проглотить либо разжевать. Лучше таблетку аспирина разжевать — это ускорит его действие. Если пациент не принимал аспирин дома, он будет дан ему в больнице, затем нужно его принимать ежедневно. Использование аспирина у пациентов с сердечным приступом приводит к снижению смертности. Это наиболее распространенный дезагрегант использующийся у людей с сердечно-сосудистыми заболеваниями и его рекомендуется принимать ежедневно в низкой дозе на постоянной основе.
- Клопидогрель (Плавикс) — относится к препаратам тиенопиридинового ряда, это еще один антитромбоцитарный препарат. Клопидогрель принимается либо сразу, либо после чрескожного вмешательства, и используется у пациентов с сердечными приступами, а также после начала после тромболитической терапии. Пациенты, которым имплантирован стент с лекарственным покрытием должны принимать клопидогрель вместе с аспирином по крайней мере 1 год, чтобы уменьшить риск тромбообразования. Пациентов, госпитализированные по поводу нестабильной стенокардии должны получать клопидогрель, если они не могут принимать аспирин. Клопидогрель следует также назначать пациентам с нестабильной стенокардией, для которых планируются инвазивные процедуры. Даже консервативно пролеченные пациенты, должны продолжить прием клопидогреля до 1 года. Некоторым пациентам, потребуется принимать клопидогрель на постоянной основе. Празугрель является новым тиенопиридином, который может быть использован вместо клопидогреля. Он не должен использоваться пациентами, которые перенесли инсульт или транзиторную ишемическую атаку.
- Ингибиторы IIb/IIIa рецепторов. Эти мощные разжижающие кровь препараты, такие как абциксимаб (Реопро), тирофибан (Агграстат). Они вводятся внутривенно в больнице, и также могут использоваться при ангиопластике и стентировании.
- Гепарин обычно назначается во время лечения вместе с тромболитической терапией в течение 2 дней или более.
- Другие внутривенного антикоагулянты, так же могут быть использованы — Бивалирудин (Ангиомакс), Фондапаринукс (Арикстра) и эноксапарин (Ловенокс).
- Варфарин (Кумадин).
Бета-блокаторы
Бета-блокаторы уменьшают потребность сердечной мышцы в кислороде, замедляют частоту сердечных сокращений и снижают артериальное давление. Они эффективны для снижения смертности от сердечно-сосудистых заболеваний. Бета-блокаторы часто даются пациентам на начальном этапе их госпитализации, иногда внутривенно. Пациенты с сердечной недостаточностью или у которых возможно развитие кардиогенного шока, не должны получать внутривенно бета блокаторы. Долгосрочный пероральный прием бета- блокаторов для пациентов с симптомной ишемической болезнью сердца, особенно после сердечных приступов, рекомендуется в большинстве случаев.
Эти препараты включают пропранолол (Индерал), карведилол (Корег), бисопролол (Зебета), ацебутолол (Сектрал), атенолол (Teнормин), лабеталол (Нормодин), метопролол, и эсмолол (Бревиблок).
Лечение сердечного приступа. Бета-блокатор метопролол может быть дан в течение первых нескольких часов после сердечного приступа, чтобы уменьшить повреждение сердечной мышцы.
Профилактический прием после сердечного приступа. Бета-блокаторы принимаются преорально на долгосрочной основе (в качестве поддерживающей терапии) после первого сердечного приступа, чтобы помочь предотвратить повторные сердечные приступы.
Побочные эффекты бета-блокаторов включают усталость, вялость, яркие сновидения и кошмары, депрессию, снижение памяти и головокружение. Они могут снизить уровень ЛПВП («хорошего» холестерина). Бета-блокаторы делятся на препараты неселективного и селективного действия. Неселективные бета-блокаторы, такие как карведилол и пропранолол, могут привести к сокращению гладкой мускулатуры бронхов, что приводит к бронхоспазму. Пациентам с бронхиальной астмой, эмфиземой или хроническим бронхитом противопоказан прием неселективных бета-блокаторов.
Пациенты не должны резко прекращать прием этих препаратов. Резкое прекращение приема бета-блокаторов может привести к резкому увеличению частоты сердечных сокращений и повышению кровяного давления. Рекомендуется медленно уменьшать дозировку до полного прекращения приема.
Статины и другие гиполипидемические препараты, снижающие уровень холестерина
После поступления в больницу при остром коронарном синдроме или сердечном приступе, пациентам не следует прерывать прием статинов или других лекарств, если повышен уровень холестерина ЛПНП («плохого» холестерина). Некоторые врачи рекомендуют, что уровень ЛПНП должен быть ниже 70 мг / дл.
Ингибиторы ангиотензинпревращающего фермента
Ингибиторы ангиотензинпревращающего фермента (ингибиторы АПФ) являются важными препаратами для лечения пациентов перенесших сердечный приступ, особенно для пациентов с риском развития сердечной недостаточности. Ингибиторы АПФ должны быть назначены в первый же день всем пациентам с сердечным приступом, если нет противопоказаний. Пациенты с нестабильной стенокардией или острым коронарным синдромом должны получать ингибиторы АПФ, если они имеют признаки сердечной недостаточности или признаки уменьшения фракции выброса левого желудочка по данным эхокардиографии. Эти препараты также широко используются для лечения высокого кровяного давления (гипертонии) и рекомендуется в качестве первой линии терапии для людей с диабетом и повреждением почек.
Ингибиторы АПФ включают каптоприл (Капотен), рамиприл, эналаприл (Вазотек), квинаприл (Аккуприл), Беназеприл (Лотензин), периндоприл (Ацеон) и лизиноприла (Принивил).
Побочные эффекты. Побочные эффекты ингибиторов АПФ редки, но могут включать кашель, чрезмерное падение кровяного давления и аллергические реакции.
Блокаторы кальциевых каналов
Блокаторы кальциевых каналов могут облегчить состояние у больных с нестабильной стенокардией, чьи симптомы не уменьшаются при приеме нитратов и бета-блокаторов, или используются у пациентов, которым противопоказан прием бета-блокаторов.
Вторичная профилактика
Пациенты могут уменьшить риск повторного сердечного приступа соблюдая определенные меры профилактики, которые разъясняются при выписке из больницы. Соблюдение здорового образа жизни, в частности, определенной диеты, важны в предотвращении сердечных приступов и должно соблюдаться.Артериальное давление. Целевые цифры артериального давления должны быть менее 130/80 мм.рт.ст.
Холестерин ЛПНП («плохой» холестерин) должн быть существенно меньше, чем 100 мг / дл. Все пациенты, у которых был сердечный приступ, должны получить рекомендации по приему статинов до выписки из больницы. Кроме того, важно контролировать уровень холестерина, уменьшая потребление насыщенных жиров менее 7% от общего числа калорий. Нужно увеличить употребление в пищу омега-3 жирных кислот (ими богата рыба, рыбий жир) для снижения уровеня триглицеридов.
Физические упражнения. Продолжительность 30-60 минут, 7 дней в неделю (или по крайней мере не менее 5 дней в неделю).
Снижение веса. Комбинация физических упражнений со здоровой диетой, богатой свежими фруктами, овощами и обезжиренными молочными продуктами помогает снизить вес. Ваш индекс массы тела (ИМТ) должно быть 18,5-24,8. Окружность талии также фактор риска развития сердечного приступа. Окружность талии у мужчин должна быть меньше 40 дюймов (102 см) у женщин меньше, чем 35 дюймов (89 сантиметров).
Курение. Категорически важно бросить курить. Кроме того, нужно избегать воздействия табачного дыма (пассивного курения).
Дезагреганты. Ваш врач может порекомендовать вам принимать аспирин (75-81 мг)на ежедневной основе. Если вам был имплантирован стент с лекарственным покрытием вы должны принимать клопидогрель (Плавикс) или празугрель (Эффиент) наряду с аспирином по крайней мере 1 год после операции. (Аспирин также рекомендован для некоторых пациентов в качестве первичной профилактики развития сердечного приступа).
Другие лекарства. Ваш врач может порекомендовать вам принимать ингибиторы АПФ или бета-блокаторы на постоянной основе. Важно также ежегодно прививаться от гриппа.
Реабилитация. Физическая реабилитация
Физическая реабилитация является чрезвычайно важной после перенесенного сердечного приступа. Реабилитация может включать:- Ходьбу. Пациент обычно сидит в кресле на второй день, и начинает ходить на второй или третий день.
- Большинство пациентов обладают низким уровнем толерантности к физической нагрузке на раннем этапе их восстановления.
- Через 8-12 недель, многие пациенты, даже с сердечной недостаточностью, ощущают пользу от упражнений. Рекомендации по физической нагрузке также даются при выписке.
- Пациенты обычно возвращаются к работе примерно через 1-2 месяца, хотя сроки могут варьироваться в зависимости от тяжести состояния.
Эмоциональная реабилитация
Депрессия встречается у многих пациентов, с ОКС и сердечным приступом. Исследования показывают, что депрессия является основным предиктором смертности как для женщин, так и для мужчин. (Одной из причин может быть то, что пациенты с депрессией менее регулярно принимают свои лекарства).Психотерапия, особенно когнитивно-поведенческая терапия, может быть очень полезна. Для некоторых пациентов может быть целесообразным прием определенных видов антидепрессантов.
Информация предоставлена сайтом: www.sibheart.ru
Сердечный кашель у собак: симптомы лечение
Многие владельцы склонны связывать кашель с респираторными заболеваниями. На самом деле кашель, невзирая на этиологию, является защитным рефлексом организма на раздражения, возникающие в области кашлевых зон бронхов и трахеи, а также болезни, граничащие с дыхательной системой. Сердечный кашель у собак – ярко выраженный признак кардиологических заболеваний:
-
сердечной недостаточности;
-
кардиосклероза;
-
инфаркта миокарда;
-
артериальной гипертензии;
-
некоторых видов сердечных гельминтозов.
Вполне естественно, что хозяев интересует, каким образом легкие и сердце связаны между собой. Из-за имеющихся патологий сердце не имеет возможности прокачивать кровь, вследствие чего в легких возникает застой, появляется жидкость (выпота), выступающая в качестве раздражителя рецепторов. Сердечная мышца сильно увеличивается, оказывает давление на трахею, перекрывая доступ кислорода и провоцируя возникновение кашля. Сильный сердечный кашель у собак может сопровождаться посинением десен.
Проблема в том, что заболевание долгое время протекает в скрытой форме – от 6 до 8 месяцев.
Отмечено, что наиболее часто кашлем, связанным с сердцем, страдают собаки крупных пород (колли, овчарки, доги, сенбернары), чей вес превышает 7 килограммов. Это объясняется их физиологическими особенностями. Мышечная масса у таких псов сильно увеличена по сравнению с представителями мелких и средних пород, а вот сердце обычного размера. Таким образом, до определенного момента орган справляется со своими функциями, но затем становится уже неспособным справляться с высокими нагрузками, это и становится причиной развития патологии.
Как распознать сердечный кашельЧтобы не довести здоровье питомца до критического состояния, очень важно наблюдать за поведением собаки. Так, если любимец, обожающий игры и прогулки, вдруг перестал проявлять активность, дыхание его даже при малых физических нагрузках стало тяжелым, прерывистым, эти тревожные симптомы должны послужить поводом для посещения ветеринара. По мере развития заболевания кашель становится глухим, утробным, более продолжительным. Мокрота, как правило, отсутствует, при тяжелых формах появляются выделения с кровянистыми прожилками.
Кашель доставляет собаке немало дискомфорта, создается впечатление, что она подавилась и не может откашляться. Появление одышки не всегда является признаком сердечной болезни, иногда она проявляется с возрастом или служит симптомом сильной изжоги, связанной с заболеванием желудочно-кишечного тракта.
Для установления точного диагноза визуального осмотра животного недостаточно. Необходимо сделать УЗИ сердца на аппарате с доплером, которое позволит оценить характер циркуляции крови и определить патологию.
Лечение у собаки сердечного кашляПрежде всего, нужно уяснить, что ни в коем случае нельзя заниматься самолечением. Прием противокашлевых препаратов сам по себе не вреден, однако проблему он не устранит и только усугубит течение болезни. Таким образом, бесценное время будет упущено и собаке уже невозможно будет помочь.
Лечение назначает ветеринарный врач на основании проведенных исследований. Конкретно сердечный кашель не лечится, комплексная терапия направлена на устранение вызвавшей его патологии и включает в себя:
-
Муколитические препараты, устраняющие спазм гладкой мускулатуры.
-
Сердечные гликозиды (дигоксин). Назначаются пожизненно.
-
Мочегонные средства в целях предотвращения отека легких.
-
Витамины.
-
Специальную диету.
При остром сердечном приступе показано введение подкожно камфоры, кофеина, внутримышечно – кордиамина, сульфокамфокаина.
От хозяина требуется ограничить питомцу физические нагрузки, выгул в жару или сильный мороз. Рацион должен включать в себя бульоны, рыбий жир. Жирная пища из меню исключается.
Помните, что в ваших силах облегчить страдания собаки, самое главное – вовремя обратиться к врачу. Если своевременно начать лечить сердечный кашель у собак, животное вполне может прожить еще несколько лет. Обязательно проходите осмотры у специалиста, особенно если возраст вашего питомца превышает 6-8 лет.
Сердечный кашель у собак: симптомы, лечение.
Симптомы сердечного кашля у собак, причины возникновения проблемы и способы ее лечения.
Как известно, кашель является естественной физиологической реакцией организма животного на определенные раздражители, а потому каждый хозяин не раз слышал, как его собака кашляла. В большинстве случаев причиной кашля становятся либо инфекции различной сложности, либо непосредственное попадание в дыхательное горло каких-то посторонних предметов или жидкостей. Конечно же, кашель могут вызвать и травмы, аллергия, паразиты и другие заболевания, однако мало кто знает о том, что даже сердечнососудистые заболевания могут вызывать подобные симптомы.
Так называемый сердечный кашель у собак встречается не слишком часто, однако если своевременно обратить на него внимание и оперативно отвезти животное к опытному ветеринару, вы сможете вылечить своего питомца и возможно даже спасти ему жизнь.
Причины возникновения кашля при сердечных заболеваниях.
Сердечный кашель у собаки, лечение которого возможно только после определения и устранения причины. Важно отметить, что часто именно кашель становится одним из первых симптомов многих сердечных заболеваний, так как большинство болезней начинаются с повреждения митрального клапана. При этом в легких постепенно скапливается жидкость, а сердечная мышца увеличивается в размерах и сдавливает трохею, перекрывая свободный доступ кислорода и провоцируя сильный кашель. Обычно проблемы подобного плана возникают у взрослых и крупных животных, и сопровождаются сердечным кашлем и заметным посинением десен.
Еще одно сердечнососудистое заболевание не поражающее митральный клапан, но вызывающее кашель, это дилатационная кардиомиопатия. Обычно эта болезнь возникает у крупных и взрослых собак с лишним весом и развивается очень стремительно, провоцируя приступы сильного кашля. Для нее также характерно появление аритмии.
Способы определения болезни и ее лечения.
Сердечный кашель у собак и иные симптомы сердечнососудистых заболеваний не очень заметны и могут сразу не бросаться в глаза, однако их нельзя игнорировать, ведь от оперативности ваших действий будет напрямую зависеть жизнь вашего любимца.
Для начала стоит определиться с тем, что самостоятельно диагностировать сердечное заболевание вы не сможете. Даже опытному специалисту для этих целей потребуется провести несколько процедур, включающих рентгеновское или ультраэхографическое исследование.
Кашель собаки при сердечной недостаточности очень резкий и сильный, а также часто повторяющийся. Он значительно отличается от кашля при обычной простуде, так что если ваша собака когда-то болела, вы обязательно обратите внимание на данный симптом. Если вы заметили нечто подобное, а помимо этого увидели и другие странности в поведении животного, такие как явная слабость, плохое настроение, тревожность или отказ от еды – не медлите, и посетите прием у специалиста.
В зависимости от самой болезни и степени ее развития врач назначит лечение – от медикаментозного до хирургического. В любом случае на время решения проблем со здоровьем вам необходимо будет обеспечить собаке отдых и подходящую диету.
Некоторые хозяева при любом кашле спешат накормить животное специальными таблетками, доступными в каждой ветеринарной аптеке. Эти лекарства не вредны для животного и даже могут облегчить сам кашель, однако точно не устранят его причину и возможно даже станут причиной вашего промедления. Самолечение может стать отличным решением лишь только в том случае, когда вы точно знаете о причинах кашля.
симптомы и лечение в клинике МедиАрт
Сердце при «сердечной недостаточности» плохо обеспечивает организм кислородом и питательными веществами.
Выделяют острую и хроническую сердечную недостаточность. Болезнь чаще хроническая и вопреки мнению многих не «смертельная», то есть нередко люди с этим диагнозом живут много лет при условии соблюдения всех предписаний врачей.
Ежегодно в РФ диагностируется почти миллион новых случаев болезни. Половина больных сердечной недостаточностью живут не более пяти лет, значительная часть из них умирает в течение всего лишь одного года.
Хроническая сердечная недостаточность развивается длительно и проявляется в формах одышки, утомляемости, отёков и других. При острой недостаточности отсутствие лечения может быстро вести к смерти.
При сердечной недостаточности работа сердца как «насоса» затрудняется. Насос работает всё хуже. Его нужно или ремонтировать или менять, но в данном случае это очень сложно и дорого, потому приходится поддерживать наш главный орган: это и есть лечение данной болезни.
Симптомы болезни в общем обычные для сердечных недугов. Это:
-
одышка,
-
учащенное сердцебиение,
-
усталость,
-
отечность в основном нижних конечностей,
-
общая слабость.
Кроме того часто это – учащенное мочеиспускание и сухой кашель.
Чаще болезнь развивается на почве артериальной гипертонии, ишемической болезни сердца, пороков и воспалительных заболеваний сердца. Её причины примерно те же, что и у остальных сердечных болезней.
Стадии болезни
-
На первой стадии болезнь заметна лишь при физической нагрузке: одышка, ускоренное сердцебиение.
-
На второй стадии эти симптомы уже проявляются при умеренной физической нагрузке или в состоянии покоя. Нередко эта стадия бывает длительной.
-
На третьей стадии так называемой необратимой или дистрофической в органах возникают изменения, которые ведут к потере работоспособности.
Лечение сердечной недостаточности
Лечение предполагает использование следующих основных групп лекарств:
-
Диуретики (мочегонные).
-
Ингибиторы АПФ.
-
Бета-блокаторы.
-
Сердечные гликозиды.
-
Нитраты: для уменьшения преднагрузки на сердце.
Лечение обычно происходит в домашних условиях.
Для больных на первой стадии осмотр врача-кардиолога необходим один раз в пол года, при второй – раз в 3 месяце, при третьей стадии – раз в месяц. В любом случае необходима консультация врача, режим посещения назначает он.
Для сдерживания болезни важны диета, уменьшение лишнего веса, недопущение серьезных нагрузок, правильное лечение, отсутствие других болезней особенно гипертонии, сахарного диабета.
Важны нормальная температура и влажность в помещении. Крайне желательно избегать переутомления, любых стрессов, максимально отдыхать.
Рекомендуется серьезно ограничивать потребление соли. Нельзя употреблять алкоголь.
Существуют специальные тренировочные программы для больных: рациональная физическая нагрузка и при этой болезни обязательна.
Применяются и народные методы лечения, хотя они не обладают достаточной эффективностью, но всё равно часто рекомендуются врачами.
Можно есть больше сухофруктов, творога, некоторые травы, боярышник, горицвет, створки фасоли.
И естественно нужен постоянный контроль за уровнем давления.
В худших ситуациях применяются хирургические методы. Наиболее известными среди них считаются следующие:
-
Операции на клапанах сердца, при этом восстанавливается форма клапана или он заменяется.
-
Пересадка сердца.
Сердечная недостаточность – вовсе не «приговор». Люди живут с этой болезнью много лет. Нужно только строго соблюдать все предписания врача.
Сердечные приступы | Memorial Sloan Kettering Cancer Center
Данная информация позволит вам узнать о сердечных приступах, в том числе об их признаках и способах диагностики и лечения.
Вернуться к началуО сердечных приступах
Сердечный приступ, также известный как инфаркт миокарда (ИМ), случается при блокировании одной из коронарных артерий (кровеносных сосудов, по которым кровь поступает к сердечной мышце). Это может привести к ослаблению части сердечной мышцы, так как приток крови к ней отсутствует (см. рисунок 1). Если часть сердечной мышцы ослаблена, эта мышца не будет работать так же хорошо, как раньше.
Рисунок 1. Сердечная мышца, поврежденная в результате блокирования коронарной артерии
Вернуться к началу
Распространенные признаки сердечного приступа
Ниже перечислены признаки сердечного приступа. У вас может быть один или несколько из этих признаков.
- Боль, сдавливание или дискомфорт в грудной клетке.
- Боль, покалывание или дискомфорт в руках, спине, шее, челюсти или желудке.
- Затрудненное дыхание в состоянии покоя и при легкой физической нагрузке, например, если вы прошли пешком несколько кварталов или поднялись по лестнице на один пролет.
- Свистящее дыхание (свист или хрипы при дыхании).
- Потливость.
- Учащенное или неритмичное сердцебиение.
- головокружение или предобморочное состояние.
- Расстройство пищеварения (жжение или дискомфорт в верхней половине брюшной полости (живота).
- Тошнота (ощущение подступающей рвоты) с рвотой или без нее. Это часто встречающийся симптом сердечных приступов у женщин.
Если вы думаете, что у вас произошел сердечный приступ, немедленно позвоните по номеру 911. Не нужно ехать в больницу на машине самостоятельно. Фельдшеры скорой помощи (emergency medical technicians (EMTs)) могут начать ваше лечение еще по пути в ближайший пункт неотложной медицинской помощи.
Вернуться к началуДиагностика сердечного приступа
Существует множество различных исследований, позволяющих диагностировать сердечный приступ. По прибытии в пункт неотложной медицинской помощи вы можете пройти одно или несколько из перечисленных ниже исследований.
Электрокардиограмма (EKG)
С помощью электрокардиограммы измеряется электрическая активность вашего сердца. Это значит, что определяется как часто бьется ваше сердце и замеряются многие другие параметры. В ходе этого исследования ваш медицинский сотрудник установит датчики (электроды) на вашей груди, руках и ногах или во всех трех позициях. Эти датчики покажут, как работает ваше сердце.
Анализ крови
Данный анализ определяет наличие в крови такого белка, как тропонин, который попадает в кровоток в случае повреждения сердечной мышцы.
Эхокардиограмма
Эхокардиограмма — это метод визуальной диагностики, который предполагает использование ультразвука (звуковых волн) для получения изображений вашего сердца. Он позволяет увидеть, как бьется ваше сердце, как оно перекачивает кровь, а также может показать, есть ли отклонения в работе сердечной мышцы и клапанов сердца.
Кардиограмма с нагрузкой
Кардиограмма с нагрузкой позволяет врачам увидеть, достаточно ли крови получает ваше сердце при определенной нагрузке или в тех случаях, когда вы делаете то, от чего сердце начинает работать интенсивнее. Для проведения этого исследования вам могут ввести лекарство через внутривенную (ВВ) капельницу (иглу, которая устанавливается у вас в вене для введения лекарства), чтобы увеличить частоту сердцебиений и артериальное давление, как если бы вы выполняли физические упражнения, или же вас могут попросить выполнить физические упражнения.
Катетеризация сердца и коронарография
Это процедура, с помощью которой можно увидеть, не заблокированы ли у вас коронарные артерии.
Вам дадут лекарство, которое поможет вам расслабиться перед процедурой. В ходе процедуры ваш врач введет тонкий катетер (длинную гибкую трубку) в кровеносный сосуд на руке или ноге и продвинет его к сердцу. Этот процесс называют катетеризацией сердца.
Когда конец катетера окажется в сердце, в ваше сердце по катетеру врач введет специальный краситель. С помощью рентгеновского аппарата врач будет наблюдать за тем, как краситель выходит из сердца и продвигается по коронарным артериям. Это называется коронарографией.
Вернуться к началуЛечение и предотвращение сердечных приступов
Для лечения сердечных приступов можно применять лекарства, проводить процедуру катетеризации сердца или операцию. Многие из описанных ниже методов лечения могут также предотвращать возникновение сердечных приступов в будущем.
Лекарства
Имеется множество лекарств, используемых для лечения и предотвращения сердечных приступов. Эти лекарства действуют по-разному. Ниже приводятся примеры некоторых лекарств, но кроме них существуют и другие. Ваш кардиолог (врач по лечению болезней сердца) обсудит с вами, какое из них подходит вам больше всего.
Безрецептурные лекарства
- Aspirin. Это лекарство помогает предотвратить слипание тромбоцитов (образование сгустков крови) и снижает риск смерти в результате сердечного приступа.
Лекарства по рецепту
- Ингибиторы ангиотензин-превращающего фермента (ACE inhibitors) расслабляют кровеносные сосуды. Это помогает улучшить работу сердца после сердечного приступа и снижает кровяное давление. Примеры таких лекарств включают enalapril (Vasotec®) и lisinopril (Prinivil®).
- Антикоагулянты (лекарства, разжижающие кровь), например heparin и enoxaparin (Lovenox®), разжижают вашу кровь и предотвращают образование сгустков крови.
- Антитромбоцитарные лекарства (подобные aspirin) предотвращают образование сгустков крови в артериях. К таким лекарствам относятся clopidogrel (Plavix®), prasugrel (Effient®) и ticagrelor (Brilinta®). Они могут предотвращать повторную закупорку, если у вас установлены стенты. Дополнительная информация о стентах приводится ниже в разделе «Катетеризация сердца».
- Бета-блокаторы замедляют частоту сердцебиений и снижают кровяное давление. Это помогает сократить объем работы, которую должно выполнять сердце. В качестве примера можно назвать carvedilol (Coreg®) и metoprolol (Lopressor®).
- Нитраты расширяют ваши коронарные артерии. Благодаря этому в сердечную мышцу поступает больше крови и ослабевает боль в груди. Примеры таких лекарств включают nitroglycerin и isosorbide mononitrate (Imdur®).
- Статины снижают уровень холестерина. Если у вас в крови слишком много холестерина (высокий холестерин), он может засорить ваши артерии, в результате чего повысится вероятность сердечного приступа. Статины уменьшают количество жировых отложений (бляшек) внутри артерий, снижая риск возникновения сердечных приступов в будущем. Кроме того, статины помогают закрепить существующие жировые отложения на стенках артерий, не давая им отрываться и закупоривать артерии. Примеры таких лекарств включают atorvastatin (Lipitor®) и rosuvastatin (Crestor®).
Процедуры и операции
Иногда после сердечного приступа вам может потребоваться более специализированная помощь, в том числе ангиопластика, установка стентов или проведение операции. Если во время пребывания в центре Memorial Sloan Kettering (MSK) у вас случился сердечный приступ и вам необходима специализированная помощь, возможно, потребуется перевести вас в другую больницу. Ваш врач обсудит с вами, какой вид лечения будет для вас наиболее эффективным.
Ниже описаны процедуры, которые могут быть проведены после сердечного приступа.
Катетеризация сердца и коронарография
В ходе процедуры катетеризации сердца вам устанавливают небольшой катетер в артерии. Он устанавливается в одной из артерий на запястье (лучевая артерия) или в одной из артерий в верхней части бедра (бедренная артерия).
Рисунок 2. Разблокированные и заблокированные артерии.
По катетеру врач введет вам в коронарные артерии контрастное вещество (краситель, который позволяет более четко увидеть ваши артерии), чтобы проверить, не заблокированы ли они (см. рисунок 2). Если врач увидит, что артерии заблокированы, он может провести ангиопластику.
Коронарная ангиопластика и стентирование
В ходе процедуры ангиопластики (также известной как коронарная ангиопластика) врач введет вам в заблокированную артерию тонкий катетер с баллоном на конце. Когда катетер дойдет до заблокированного места, врач надует баллон так, чтобы он уперся в стенки артерии (см. рисунок 3). В результате артерия расширится, и ток крови к сердцу улучшится.
Рисунок 3. Баллон, расширяющий артерию
Одновременно с этим врач может ввести в артерию стент. Стент — это полая металлическая трубка, благодаря которой артерия остается открытой (см. рисунок 4).
Рисунок 4. Стент в артерии
Операция аортокоронарного шунтирования
Рисунок 5. Аортокоронарный шунт
Во время операции аортокоронарного шунтирования ваш врач возьмет кровеносный сосуд из другой части вашего тела (например из руки или ноги) и подсоединит его к коронарной артерии перед тем местом, где образовалась непроходимость, и после него (см. рисунок 5). Благодаря этому кровь может обойти заблокированный участок артерии.
Вернуться к началуИзменение образа жизни после сердечного приступа
Ниже описаны меры, которые вы можете предпринять, чтобы позаботиться о себе после сердечного приступа. Некоторые из них касаются изменения образа жизни и могут предотвратить возникновение сердечных приступов в дальнейшем.
- Если вы курите, постарайтесь избавиться от этой привычки. Если вы хотите, чтобы вам помогли избавиться от курения, обратитесь к специалистам нашей Программы лечения табакозависимости по телефону 212-610-0507 или попросите у медсестры/медбрата информацию об этой программе.
- Если у вас избыточный вес, постарайтесь похудеть. Поговорите со своим врачом о безопасных способах похудения.
- Придерживайтесь принципов здорового питания, включая в свой рацион большое количество фруктов и овощей. Для получения дополнительной информации ознакомьтесь с материалом Как улучшить здоровье через питание или проконсультируйтесь с клиническим врачом-диетологом.
- Проконсультируйтесь со своим основным поставщиком медицинских услуг или кардиологом (врачом по лечению болезней сердца) по поводу того, как справляться с другими проблемами со здоровьем (например высоким артериальным давлением, высоким уровнем холестерина и диабетом), если они у вас есть.
- Примите участие в программе реабилитации при болезнях сердца (программы, направленной на улучшение здоровья и самочувствия людей, имеющих проблемы с сердцем). Она включает:
- безопасные физические упражнения для укрепления сердца;
- информирование о том, как можно снизить риск возникновения других проблем с сердцем;
- консультирование по способам снижения стресса, поскольку стресс может повышать риск сердечных заболеваний.
С дополнительной информацией и материалами также можно ознакомиться на веб-сайте Американской кардиологической ассоциации (American Heart Association) www.heart.org/en/health-topics/heart-attack/heart-attack-tools-and-resources/patient-information-sheets-heart-attack.
Вернуться к началуПомогите Ковриге Ивану Сбор закрыт — 🏥СЕРДЕЧНЫЙ КАШЕЛЬ Используемое большинством медиков выражение «сердечный кашель» является условным. До сих пор неясно, существует он или нет, но то, что термин прижился и активно применяется в медицинской практике – совершенно точно. Под истинным кашлем сердечного происхождения подразумевают кашель, возникающий при левожелудочковой недостаточности. В этом случае в легких застаивается жидкость и переполняет малый круг кровообращения. Чтобы жидкость вызывала кашель, ее должно быть достаточно много, тогда она будет проникать в бронхи и альвеолы. Это опасное, угрожающее жизни состояние, требующее немедленной помощи. Результатом заболеваний, которые декомпенсируют сердечную деятельность становится сердечная недостаточность, влекущая за собой венозный застой в обоих кругах кровообращения. Сердечная недостаточность может развиваться на фоне различных хронических и острых заболеваний. Специалисты выделяют такие причины сердечного кашля: 💔гипертония – высокое кровяное давление вызывает утолщение стенки сердечной мышцы и нарушение ее работы; 💔ишемия сердца – в результате развития атеросклероза наблюдается ограничение потока крови к сердцу; 💔инфаркт – очень опасное состояние, сопровождающееся блокировкой коронарной артерии, что приводит к частичному повреждению сердечной мышцы; 💔кардиомиопатия; 💔пороки сердца; 💔нарушение сердечного ритма; 💔заболевания эндокринной системы; 💔анемия. Кашель часто списывается на респираторные заболевания, бронхит или аллергию. Однако характер его все же может помочь натолкнуть на мысль: где, в каком месте, и по какому кругу кровообращения скрывается патология. Поскольку этот сложный нервно-рефлекторный акт, осуществляемый резким выдохом при сомкнутой голосовой щели и посредством этого удаляющий мокроту из дыхательных путей, сам является признаком какого-то заболевания, определить симптомы сердечного кашля весьма сложно. А больному и того трудней связать вместе такие проявления, как: 🔸Сухой кашель; 🔸Цианоз (иногда); 🔸Боль в сердце, учащенное сердцебиение; 🔸Возможны обмороки; 🔸Отеки; 🔸Набухание шейных вен; 🔸Одышка; 🔸Выделение мокроты, иногда с прожилками крови. Отличить сердечный кашель от кашля другого происхождения помогут следующие симптомы: ❗ Возникает при высоких нагрузках. ❗ Как правило, наблюдается в ночное время. ❗ Сопровождается сильным сердцебиением. ❗ Чаще всего бывает сухим. Выделения отсутствуют, кроме острых случаев сердечной недостаточности, когда кровь выводится из легких в виде кровянистой мокроты. Важно отличать такой кашель от бронхита и кашля курильщика. ❗ Обычно больные жалуются на боли в области грудной клетки. ❗ Появляется одышка, человек ощущает нехватку воздуха, дыхание становится хриплым и прерывистым. Это случается сначала при значительных нагрузках, а затем и при разговоре, быстрой ходьбе, ходьбе вверх по лестнице, даже в спокойном состоянии. ❗ По причине повышения грудного давления и сокращения притока крови к сердцу возможны обмороки. Кашель сердечного происхождения бывает: ✔Приступообразный и сухой, сопровождаемый затруднением дыхания, характерный для митрального стеноза и возникающий вследствие резкого увеличения левого предсердия. В некоторых случаях к кашлю присоединяется кровохарканье. Потливость, слабость и субфебрильная температура тела также могут быть спутниками проблем с дыханием при стенозе митрального клапана; ✔Вечерний, изнуряющий и громкий кашель, появляющийся в горизонтальном положении и заставляющий человека встать. Этот указывает на хроническую левожелудочковую недостаточность, он может возобновляться несколько раз за ночь, человек просыпается от удушья, ему трудно откашляться, но когда это получается, наступает облегчение; ✔Раздражающий, сухой сердечный кашель свидетельствует о том, что застойные явления еще не коснулись большого круга кровообращения, однако если легочный застой зашел далеко, то в результате распада вышедших из микроциркуляторного русла эритроцитов, появляется «ржавая» мокрота с примесью коричневых (иногда черных) включений (бурая индурация легких); ✔Кашель резкий, сухой и короткий, часто сочетаемый с болью в сердце или во всей грудной клетке характерен для ревматизма, осложненного перикардитом; ✔Кровохарканье может быть признаком тромбоэмболического синдрома, который присутствует при тяжелом легочном застое, возникающем вследствие недостаточности правого сердца на фоне мерцательной аритмии. У детей избыточное давление в легочной артерии, сопровождаемое сердечным кашлем, наблюдается при врожденных пороках сердца с обогащением малого круга кровообращения. Это происходит за счет дополнительного сброса крови слева направо (синдром Эйзенменгера). 💖Как лечить сердечный кашель? Здесь нужно помнить несколько ключевых моментов: 1. Лечится не сам кашель, а сердечная патология, которая является причиной данного кашля. Поэтому так важна первоначальная диагностика: что именно спровоцировало данный кашель. Диагноз ставится после тщательной диагностики врачами-кардиологами. После лечения сердечной патологии кашель проходит сам собой. 2. Очень часто люди путают сердечный кашель с бронхиальным и лечат его совершенно неправильно, что усложняет дальнейшее лечение болезни после правильной постановки диагноза. Особенно много вреда приносят так называемые народные средства от кашля. 3. Не старайтесь подавить кашель, так как это своеобразный эффективный дренаж для бронхов. 4. Чтобы лечение было эффективным, нужно обязательно наладить режим дня и привести в порядок рацион питания, а также устранить все факторы, негативно влияющие на сердечные патологии (вредные привычки, стрессовые ситуации и т. д.). Для избавления от неприятного симптома, вызванного сердечными патологиями, применяют целый комплекс мероприятий: 💗Соблюдение режима дня. 💗Правильное питание. 💗Медикаментозная терапия. 💗Устранение вредных привычек и стрессовых ситуаций. Лекарственные препараты составляют основу лечения кашля при сердечных патологиях. Медикаменты укрепляют мышцу сердца и восстанавливают его функции. Как только работа сердца нормализуется, оно начинает самостоятельно откачивать из легких скопившуюся кровь. Таким образом, кровообращение приходит в норму, и кашель прекращается. Кашель, связанный с сердечными патологиями, в частности с острой сердечной недостаточностью, может быть сигналом об опасности. При первых же тревожных признаках нужно обратиться к врачу, чтобы лечение было начато вовремя. ‼Не рекомендуется при подобных проблемах использовать народные средства в качестве лечения, ведь лекарственные травы, как составляющие рецептов, используемых в домашних условиях, могут по-разному влиять на сердечно-сосудистую систему. Но если сильно невтерпеж собственноручно изготовить какой-нибудь отвар или настой, то лучше сначала получить консультацию лечащего врача, а уж потом заниматься фармацевтикой. #сердечныйкашель #кардиология #сердечнаянедостаточность #серцедляiванка #сердцедолжнобиться
Помогите Ковриге Ивану Сбор закрыт на Facebook. Если вам интересны новости Помогите Ковриге Ивану Сбор закрыт, регистрируйтесь на Facebook сегодня!
Первая помощь при острой сердечной недостаточности
Острая сердечная недостаточность (ОСН) — это тяжелое патологическое состояние, которое развивается у больных с различными заболеваниями сердца и гипертонической болезнью. Это одна из наиболее частых причин вызова скорой помощи и госпитализации больных, а также смертности населения нашей страны и всего мира.
Основными проявлениями (симптомами) острой сердечной недостаточности являются:
Тяжелое, частое (более 24 в минуту) шумное дыхание — одышка, иногда достигающая cтепени удушья, с преимущественным затруднением вдоха и явным усилением одышки и кашля в горизонтальном положении. Сидячее положение или лежачее положение с высоко поднятым изголовьем облегчает состояние больного.
Часто при дыхании становятся слышны влажные хлюпающие хрипы/звуки,
прерываемые кашлем, в терминальной стадии дыхание приобретает характер клокочущего, с появлением пены у рта.
Больному характерна сидячая поза с упором прямыми руками в колени.
Острая сердечная недостаточность может развиваться очень быстро и в течение 30-60 минут привести к смерти больного. В большинстве случаев от первых клинических признаков до тяжелых проявлений ОСН проходит 6-12 и более часов, однако без медицинской помощи абсолютное большинство больных с ОСН погибает.
Мероприятия первой помощи
При появлении у больных гипертонической болезнью или болезнью сердца (но не легких или бронхов) вышеуказанных симптомов ОСН необходимо:
Вызвать скорую медицинскую помощь.
Придать больному сидячее положение, лучше в кресле с подлокотниками, на
которые он может опираться и задействовать межреберные мышцы в акт дыхания.
Обеспечить физический и психоэмоциональный покой и свежий воздух.
Ноги опустить в большую емкость (таз, бак, ведро и др.) с горячей водой.
В крайне тяжелых случаях на ноги в области паха накладываются жгуты,
передавливающие поверхностные вены, но не глубокие артерии, что уменьшает приток крови к сердцу и тем самым облегчает его работу.
При наличии опыта по применению нитроглицерина у больного или человека, оказывающего первую помощь, его назначают в дозе 0,4 (0,5) мг (ингаляцию в полость рта производят под корень языка, таблетку/капсулу кладут под язык, капсулу необходимо предварительно раскусить, не глотать). При улучшении самочувствия больного после применения нитроглицерина, его применяют повторно, через каждые 5-10 минут до прибытия бригады скорой медицинской помощи. При отсутствии улучшения самочувствия больного после применения нитроглицерина, его больше не применяют.
Внимание! Больному с ОСН категорически запрещается вставать, ходить, курить, пить воду и принимать жидкую пищу до особого разрешения врача. Нельзя принимать нитроглицерин при артериальном давлении менее 100 мм рт. ст., при выраженной головной боли, головокружении, остром нарушении зрения, речи или координации движений.
Всем больным гипертонической болезнью или болезнью сердца с наличием одышки и отеков на ногах необходимо обсудить с лечащим врачом, какие препараты необходимо принимать при развитии ОСН, четко записать их наименования, дозировку и временную последовательность (алгоритм) их приема, а также уточнить у врача, при каких проявлениях болезни необходимо срочно вызывать скорую медицинскую помощь. Каждому такому больному необходимо сформировать индивидуальную аптечку первой помощи при ОСН и постоянно иметь ее при себе.
Источник: Бойцов С. А., Ипатов П .В., Калинина A. M., Вылегжанин С.В., Гамбарян М. Г., Еганян Р. А., Зубкова И. И., Пономарева Е. Г., Соловьева С. Б., «Организация проведения диспансеризации и профилактических медицинских осмотров взрослого населения». Методические рекомендации. Издание 2-е с дополнениями и уточнениями, М., 2013 г.
Может ли кашель остановить сердечный приступ?
Интернет-мифы возродили идею о том, что кашель может остановить сердечный приступ или исправить нерегулярный сердечный ритм.
Действительно ли работает «СЛР от кашля»? Мы поговорили с кардиологом Чикагского медицинского университета и профессором медицины Мэтью Соррентино, доктором медицины, о происхождении этого конкретного мифа и о том, что он думает о других слухах о здоровье сердца.
Как кашель останавливает сердечный приступ или устраняет аритмию?
Ответ немного сложен и не имеет точного ответа.
Соррентино отмечает, что, когда человек кашляет, изменяется внутригрудное давление, то есть давление, окружающее легкие. Это изменение влияет на приток крови к сердцу, а также взаимодействует с нервной системой, особенно с блуждающей нервной системой, которая связывает сердце, легкие и брюшную полость с мозгом. Когда система стимулируется, она влияет на электрическую систему сердца.
Когда происходят эти две вещи, тонкое изменение кровотока и электрической системы может прекратить или нарушить аритмию.
Откуда пришла идея СЛР при кашле?
По словам Соррентино, идея изначально была подтверждена анекдотами и отчетами о случаях.
«Иногда мы видели, что в отделении интенсивной терапии или в лаборатории катетеризации сердца у кого-то может развиться желудочковая аритмия [аномальное сердцебиение, происходящее в нижних камерах сердца] или наджелудочковая аритмия [быстрое сердцебиение, начинающееся над двумя нижними камерами сердца. ] », — сказал Соррентино. «И когда мы говорим пациенту очень сильно кашлять, это может нарушить ритм.”
В данном случае похоже, что метод работает успешно. Но Соррентино отмечает, что большинство сердечных ритмов сложнее, чем может справиться один кашель.
Почему не работает
«Некоторые ритмы могут привести к остановке сердца, и я думаю, именно поэтому люди думали:« О, если кашель препятствует сердечному ритму, может быть, он поможет при остановке сердца », — сказал Соррентино. «Но большинство пациентов, у которых происходит остановка сердца, переходят в более хаотичный ритм.”
Хаотические ритмы — вот что доказывает ложность метода. Простой кашель не всегда исправляет нерегулярный хаотический ритм и не может предотвратить остановку сердца у пациента.
Так что же делать, если у вас сердечный приступ или вы встречаетесь с другим человеком? Лучше всего позвонить в службу 911. Если вы или кто-то другой прошли соответствующую подготовку, начните СЛР и, если возможно, используйте автоматический внешний дефибриллятор (AED).
Развенчание других мифов о сердцах
Cough CPR — не единственный интернет-слух, к которому потребители должны относиться с осторожностью.Соррентино предупреждает пациентов о дорогостоящих безрецептурных добавках, которые якобы улучшают общую функцию сердца, но, вероятно, не приносят никакой пользы.
Рыбий жир
Жирные кислоты омега-3 в рыбе — вот что делает эту добавку такой популярной. Жирные кислоты омега-3 могут уменьшить свертываемость крови, воспаление, расслабить кровеносные сосуды и, возможно, помочь стабилизировать сердечный ритм.
«На протяжении многих лет было проведено множество исследований, предполагающих, что может быть некоторая польза.Но большинство недавних исследований на здоровых, нормальных людях не показывают большой пользы », — сказал Соррентино. «Но, безусловно, полезно иметь в рационе рыбу».
Коэнзим Q10 и другие антиоксиданты
Добавка коэнзима Q10, также известного как CoQ10, производится из активного антиоксиданта убихинола. Считается, что он помогает снизить риск повторных сердечных приступов и снизить кровяное давление.
«За исключением некоторых очень небольших исследований с участием пациентов с серьезными сердечными заболеваниями, эти добавки не показали никакой пользы», — сказал Соррентино.«И все же люди тратят много денег на покупку коэнзима Q10, думая, что он поможет».
По словам Соррентино, существует четыре основных способа сохранить здоровье сердца: не курить, соблюдать хорошую диету, регулярно заниматься спортом и поддерживать нормальный вес тела.
«Если вы делаете все это на оптимальном уровне, это приведет к нормализации вашего кровяного давления, уровня холестерина и предотвращению развития диабета», — сказал Соррентино. «Человек может снизить риск сердечных заболеваний более чем на 90 процентов, если будет следовать этим четырем правилам, и это лучше, чем любые таблетки, которые есть на рынке.”
Сердечная недостаточность — обзор Информация | Гора Синай
Аллен Л.А., Стивенсон Л.В. Ведение пациентов с сердечно-сосудистыми заболеваниями приближающегося конца жизни. В: Zipes DP, Libby P, Bonow RO, Mann DL, Tomaselli GF, Braunwald E, ред. Болезнь сердца Браунвальда: Учебник сердечно-сосудистой медицины . 11-е изд. Филадельфия, Пенсильвания: Эльзевьер; 2019: глава 31.
Felker GM, Teerlink JR. Диагностика и лечение острой сердечной недостаточности.В: Zipes DP, Libby P, Bonow RO, Mann DL, Tomaselli GF, Braunwald E, ред. Болезнь сердца Браунвальда: Учебник сердечно-сосудистой медицины . 11-е изд. Филадельфия, Пенсильвания: Эльзевьер; 2019: глава 24.
Форман Д.Е., Сандерсон Б.К., Джозефсон Р.А., Райхелькар Дж., Биттнер В. Секция профилактики сердечно-сосудистых заболеваний Американского колледжа кардиологов. Сердечная недостаточность как недавно утвержденный диагноз для кардиологической реабилитации: проблемы и возможности. Джам Колл Кардиол . 2015; 65 (24): 2652-2659.PMID: 26088305 pubmed.ncbi.nlm.nih.gov/26088305/.
Манн DL. Ведение пациентов с сердечной недостаточностью и сниженной фракцией выброса. В: Zipes DP, Libby P, Bonow RO, Mann DL, Tomaselli GF, Braunwald E, ред. Болезнь сердца Браунвальда: Учебник сердечно-сосудистой медицины . 11-е изд. Филадельфия, Пенсильвания: Эльзевьер; 2019: глава 25.
Янси К.В., Джессап М., Бозкурт Б. и др. Обновление рекомендаций ACC / AHA / HFSA по лечению сердечной недостаточности от 2013 г., посвященное ACC / AHA / HFSA: отчет Американского колледжа кардиологов / Американской кардиологической ассоциации по клиническим рекомендациям и Американского общества сердечной недостаточности. Тираж . 2017; 136 (6): e137-e161. PMID: 28455343 pubmed.ncbi.nlm.nih.gov/28455343/.
Zile MR, Litwin SE. Сердечная недостаточность с сохраненной фракцией выброса. В: Zipes DP, Libby P, Bonow RO, Mann DL, Tomaselli GF, Braunwald E, ред. Болезнь сердца Браунвальда: Учебник сердечно-сосудистой медицины . 11-е изд. Филадельфия, Пенсильвания: Эльзевьер; 2019: глава 26.
Последнее обновление: 30.07.2020
Рецензент: Thomas S.Меткус, доктор медицины, доцент кафедры медицины и хирургии, Медицинский факультет Университета Джона Хопкинса, Балтимор, Мэриленд. Также рассмотрено Дэвидом Зивом, доктором медицины, MHA, медицинским директором, Брендой Конэуэй, редакционным директором, и A.D.A.M. Редакция.
Сухой неприятный кашель — Фонд сердечной недостаточности
Сухой неприятный кашель
Как некоторые из вас, возможно, уже знают, поскольку вы уже испытываете сухой кашель, это неудобно и иногда может поставить вас в бескомпромиссную ситуацию.Причин сухого кашля может быть множество, но одной из наиболее вероятных, если вы страдаете сердечной недостаточностью, является прием ингибиторов АПФ. Ниже вы найдете некоторую информацию о том, как облегчить сухой кашель.
Ингибиторы АПФ
Ингибиторы АПФ — это обычно назначаемый класс лекарств от высокого кровяного давления. Большинство их общих названий заканчиваются на -il, например лизиноприл или рамиприл (хотя верапамил — это лекарство от гипертонии, относящееся к другому классу).Примерно у каждого пятого человека, употребляющего эти препараты, появляется постоянный кашель, который просто не проходит. Лица азиатского или латиноамериканского происхождения латиноамериканского происхождения с большей вероятностью будут иметь плохую реакцию на этот класс лекарств, но родственный класс лекарств, называемый блокаторами рецепторов АПФ, не имеет этого побочного эффекта.
Что вы можете сделать с хроническим кашлем? Помимо лечения основных заболеваний, попробуйте следующие полезные советы.
• Принимайте добавки с витамином B, в состав которых входит витамин B6.Вы можете не почувствовать большую емкость легких, но, вероятно, будете меньше хрипеть и кашлять.
• Ешьте фрукт каждый день и порции зеленых овощей несколько раз в неделю. Исследования в Великобритании людей с астмой, хроническим бронхитом или ХОБЛ, которые никогда не ели фрукты или овощи, неизменно отмечают резкое улучшение после включения в рацион хотя бы одной порции фруктов и овощей в день.
• Определите свои личные триггеры кашля, будь то табачный дым, часто употребляемая пища, дым, пыль или пыльца, и постарайтесь избегать их.
• Если у вас аллергия на пыльцу, ограничьте время на открытом воздухе с 5 до 10 часов утра, когда опыляются большинство растений.
• Попробуйте йогу. Необязательно идеально выполнять асаны (позы). Практика дыхания, сопровождающая йогу, поможет вам контролировать кашель и дышать глубже.
И, наконец, попробуйте лук. Лук, а также целые яблоки, грейпфрут и грейпфрутовый сок являются отличными источниками антиоксиданта кверцетина. Этот растительный химикат является природным антигистаминным средством, останавливающим процесс воспаления в легких, носу и горле, из-за которого дыхательные пути постоянно раздражаются.
В финском исследовании с участием 10 000 мужчин и женщин флавоноиды кверцетин, гесперитин и нарингенин, обнаруженные в яблоках и апельсинах, защищали от астмы. Другие фрукты и овощи, такие как грейпфрут, капуста и различные фрукты и овощи, не были связаны со снижением риска астмы. Британское исследование, посвященное потреблению яблок, показало, что употребление 1–1 / 2 унции (42 г) яблока в день снижает риск приступов астмы примерно на треть. Многие люди, которые регулярно едят эти продукты, сообщают, что их кашель значительно улучшился, а в некоторых случаях кашель полностью исчез.
В любом случае стоит попробовать. Не забывайте всегда обсуждать добавки и изменения в вашем обычном рационе со своим врачом или медсестрой.
Застойная сердечная недостаточность: симптомы, причины и лечение
Застойная сердечная недостаточность, также называемая ЗСН или сердечной недостаточностью, является серьезным и сложным заболеванием, при котором сердечная мышца повреждена или вынуждена слишком много работать из-за сердечных заболеваний и других состояний , например ожирение. Хотя сердце продолжает биться, поврежденная сердечная мышца слишком слаба, чтобы эффективно перекачивать достаточно богатой кислородом крови в тело и из тела, что приводит к потенциально опасному для жизни застою в легких и других тканях тела.
Застойная сердечная недостаточность — частое осложнение сердечного приступа и других видов сердечных заболеваний, повреждающих сердечную мышцу. Эти заболевания включают гипертонию, нарушения сердечного клапана, аритмии и кардиомиопатию. Застойная сердечная недостаточность также может быть вызвана анемией.
Как правило, застойная сердечная недостаточность поражает как левую, так и правую части сердца, но может поражать одну сторону больше, чем другую, в зависимости от локализации и тяжести повреждения.
При левосторонней ХСН левая сторона сердца повреждена и не может эффективно перекачивать кровь от сердца к телу.Это приводит к тому, что кровь возвращается в легкие и повышает кровяное давление в легких. Повышение давления вызывает скопление жидкости в легких, что может привести к опасному для жизни состоянию, называемому острым отеком легких.
При правосторонней ХСН правая сторона сердца повреждена и не может эффективно расслабиться, чтобы кровь могла течь из тела обратно в сердце. Это приводит к дублированию крови и увеличению давления в венах, по которым кровь течет от тела к сердцу.В свою очередь, это приводит к отеку (отеку) нижних конечностей, а иногда и других участков тела.
Острая ЗСН, при которой жидкость быстро скапливается в легких и вызывает отек легких, представляет собой непосредственное опасное для жизни состояние, которое может быстро привести к дыхательной недостаточности, остановке сердца и смерти. Немедленное неотложное лечение наилучшим образом сводит к минимуму риск этих и других серьезных осложнений сердечной недостаточности. Немедленно обратитесь за медицинской помощью (позвоните 911). , если у вас или у кого-то из ваших близких есть симптомы острой застойной сердечной недостаточности, такие как одышка, затрудненное дыхание, застойный кашель и боль в груди.Если у вас нет вышеуказанных симптомов, но есть отек конечностей, живота или лица, немедленно обратитесь за медицинской помощью .
Постоянный кашель — предупреждающий знак застойной сердечной недостаточности
Просмотры сообщений: 814
Время чтения: 3 минутыКашель — довольно распространенное состояние, которое встречается чаще всего. 1 связано с тем, что наш организм пытается избавиться от некоторых раздражителей, застрявших в легких. Кашель также может наблюдаться во время инфекции, когда наш организм пытается вытеснить бактерии, застрявшие в слизи. 2
Постоянный кашель чаще всего вызывается длительными заболеваниями легких, такими как хроническая обструктивная болезнь легких или астма. Кашель можно уменьшить, если держать болезнь под контролем с помощью надлежащего лечения. Однако, если кашель сохраняется вместе с некоторыми другими признаками или симптомами, возможно, вы страдаете застойной сердечной недостаточностью (ЗСН). 2
Что такое CHF?Застойная сердечная недостаточность — это состояние, при котором сердечные мышцы слабы или недостаточно эластичны.В результате сердце не может перекачивать достаточно крови по всему телу. 3 ЗСН возникает при поражении нижней камеры сердца с левой стороны. В здоровом сердце эта камера откачивает 50% крови, которую получает при каждом ударе сердца. Однако у большинства пациентов с ХСН он выкачивает менее 40% наполняющей его крови. 4
Общие причины ЗСН включают существующие состояния здоровья (такие как диабет и высокое кровяное давление), которые могут повлиять на работу сердца. 5,6 Это также является следствием некоторых привычек образа жизни, таких как курение, употребление продуктов, богатых жирами и холестерином, недостаток физической активности и несоблюдение нормального веса. 5
Поскольку сердце теряет способность перекачивать кровь по всему телу, кровь начинает накапливаться в различных тканях тела. Это скопление жидкости в тканях является причиной того, что это состояние называется «застойной сердечной недостаточностью». 6
Как ХСН вызывает кашель?Кашель — это симптом, которому при сердечных заболеваниях уделяется гораздо меньше внимания, чем более определенным симптомам, таким как одышка и боль в груди. 1 ЗСН приводит к скоплению жидкости в легких, что является состоянием, известным как отек легких. Организм постоянно пытается удалить лишнюю жидкость из легких и постоянно кашляет. 2,8
При соответствующем лечении ЗСН кашель утихнет. Однако, если он появится снова, возможно, потребуется скорректировать ваши лекарства.
2 Кашель, вызванный лекарствами от застойной сердечной недостаточностиТочно так же, как болезнь вызывает кашель, лекарства, используемые для ее лечения, также могут вызывать аналогичные побочные эффекты.Ингибиторы ангиотензинпревращающего фермента (АПФ) (такие как рамиприл) являются обычным классом лекарств, назначаемых при ХСН. 9 К сожалению, ингибиторы АПФ вызывают развитие сухого и стойкого кашля. Около 5-35% людей, проходящих лечение ингибиторами АПФ, сообщали о кашле. 10 Единственное решение этой проблемы — заменить ингибиторы АПФ лекарствами другого класса. 10
К другим симптомам, обычно связанным с ЗСН, относятся утомляемость, ограничения в выполнении обычных действий, отек лодыжек и одышка.Эти симптомы могут быть предупреждающими признаками ЗСН и не обязательно подтверждают ее диагноз; однако не следует относиться к этим симптомам легкомысленно. Если у вас есть такие симптомы, рекомендуется незамедлительно обратиться к врачу. 11
Каталожные номера:
- Currens JH, White PD. Кашель как симптом сердечно-сосудистых заболеваний. Ann Intern Med. 1949; 30 (3): 528-43. DOI: 10.7326 / 0003-4819-30-3-528.
- Клиника Кливленда. Постоянный кашель? Это может быть признаком сердечной недостаточности [Интернет].[обновлено 28 декабря 2018 г .; цитируется 9 декабря 2019 г.]. Доступно по адресу: https://health.clevelandclinic.org/persistent-cough-it-may-be-a-sign-of-heart-failure/.
- NCBI. Виды сердечной недостаточности [Интернет]. [обновлено 25 января 2018 г .; цитируется 12 декабря 2019 г.]. Доступно по адресу: https://www.ncbi.nlm.nih.gov/books/NBK481485/.
- Кедры Синай. Сердечная недостаточность [Интернет]. [цитировано 9 декабря 2019 г.]. Доступно по адресу: https://www.cedars-sinai.edu/Patients/Health-Conditions/Heart-Failure.aspx.
- Американская кардиологическая ассоциация.Причины сердечной недостаточности [Интернет]. [обновлено 31 мая 2017 г .; процитировано 9 декабря 2019 г.]. Доступно по адресу: https://www.heart.org/en/health-topics/heart-failure/causes-and-risks-for-heart-failure/causes-of-heart-failure.
- Общество сердечного ритма. Сердечная недостаточность [Интернет]. [цитировано 9 декабря 2019 г.]. Доступно по адресу: https://www.hrsonline.org/patient-resources/heart-failure.
- Американская кардиологическая ассоциация. Предупреждающие признаки сердечной недостаточности [Интернет]. [обновлено 31 мая 2017 г .; цитируется 9 декабря 2019 г.]. Доступно по адресу: https: // www.heart.org/en/health-topics/heart-failure/warning-signs-of-heart-failure.
- Американская ассоциация легких. Хронический кашель [Интернет]. [цитировано 9 декабря 2019 г.]. Доступно по адресу: https://www.lung.org/lung-health-and-diseases/lung-disease-lookup/chronic-cough/.
- Американская кардиологическая ассоциация. Лекарства, применяемые для лечения сердечной недостаточности [Интернет]. [обновлено 31 мая 2017 г .; цитируется 9 декабря 2019 г.]. Доступно по адресу: https://www.heart.org/en/health-topics/heart-failure/treatment-options-for-heart-failure/medications-used-to-treat-heart-failure.
- Wyskida K, Jura-Szołtys E, Smertka M, Owczarek A, Chudek J. Факторы, способствующие возникновению кашля у пациентов, получавших рамиприл — фармакоэпидемиологическое исследование. Med Sci Monit. 2012 Сентябрь; 18 (9): PI21-8.
- Harvard Health Publishing. 5 тревожных признаков ранней сердечной недостаточности [Интернет]. [обновлено 25 сентября 2019 г .; цитируется 9 декабря 2019 г.]. Доступно по адресу: https://www.health.harvard.edu/heart-health/5-warning-signs-of-early-heart-failure.
Вам понравилась эта статья? Не забудьте поделиться этим!
Заявление об ограничении ответственности: Информация, представленная в этой статье, предназначена только для информирования пациентов.Это написано квалифицированными экспертами и научно подтверждено ими. Wellthy или его партнеры / дочерние компании не несут ответственности за контент, предоставленный этими экспертами. Эта статья не заменяет совет врача. Пожалуйста, всегда консультируйтесь со своим врачом, прежде чем пробовать что-либо, предложенное в этой статье / на сайте.
Сердечная недостаточность: менее распространенные симптомы
Обзор темы
Несмотря на то, что есть определенные симптомы, которые чаще встречаются у людей с сердечной недостаточностью, сердечная недостаточность может вызывать множество других симптомов.Эти симптомы обычно встречаются реже, потому что они часто возникают в результате более тяжелой сердечной недостаточности, когда организм больше не может должным образом компенсировать сердечную недостаточность.
В первой таблице приведены симптомы застойных явлений, которые возникают в результате попадания жидкости в легкие и другие части тела. Во второй таблице приведены симптомы, которые возникают из-за того, что сердце больше не может перекачивать достаточно крови для удовлетворения потребностей организма, что вызывает плохое кровообращение. После таблиц приводится более подробное объяснение каждого симптома.
Сообщите своему врачу, если у вас возникнут какие-либо из этих менее распространенных симптомов.
Симптом | Что происходит? | Причина этого? |
|---|---|---|
Кашель |
| Резервное копирование крови и жидкости в легкие |
Вздутие живота | Вздутие живота может быть результатом скопления жидкости в вашем организме:
Асцит, болезненность или лихорадка брюшной полости могут указывать на инфекцию в скоплении жидкости. | Резервное копирование крови и жидкости в различные части желудочно-кишечного тракта или брюшной полости |
| Что происходит? На что это похоже? | Результат плохого кровообращения в: | ||
|---|---|---|---|
Менее частое мочеиспускание |
| Почки | |
Чувство холода в руках, ногах, кистях и ступнях |
| Руки, ноги, кисти и ступни | |
Головокружение |
| Мозг | |
Умственное смятение или способность | 902 понимать языкМозг | ||
Обморок или обморок |
| Мужские гениталии |
Как сердечная недостаточность вызывает ощущение холода в руках, ногах, кистях и ступнях? Люди с сердечной недостаточностью могут обнаружить, что они часто ощущают холод в руках, кистях, ступнях и ногах (конечностях).Это происходит потому, что организм направляет большую часть доступной крови к мозгу и другим жизненно важным органам, чтобы компенсировать неспособность сердечного приступа перекачивать достаточно крови ко всему телу. В результате на конечности поступает меньше крови, и без крови, согревающей их, эти части тела кажутся холодными.
Эти симптомы обычно возникают только у людей с хронической тяжелой сердечной недостаточностью. Если ваши конечности внезапно становятся холодными и липкими, а другие симптомы сердечной недостаточности, такие как накопление жидкости (отек), спутанность сознания или уменьшение количества мочи, ухудшаются, возможно, вы впадаете в шок.Шок развивается, когда количество крови, перекачиваемой вашим сердцем, становится критически низким. Если вы почувствуете признаки шока, вам потребуется немедленная медицинская помощь.
Что происходит, когда мозг не получает достаточно крови? Когда организм больше не может адекватно компенсировать сердечную недостаточность, кровообращение в мозгу начинает снижаться. Без достаточного количества крови мозг не может нормально функционировать, что приводит к головокружению и / или спутанности сознания.
Головокружение — это ощущение головокружения или легкой дезориентации.Люди с сердечной недостаточностью также могут испытывать головокружение как побочный эффект некоторых лекарств.
Когда приток крови к мозгу становится критически низким, люди с сердечной недостаточностью могут испытывать неспособность ясно мыслить. В частности, у них могут быть проблемы с памятью или пониманием языка. Это может быть особенно опасно, поскольку может помешать людям с тяжелыми симптомами сообщить о них своему врачу.
Спутанность сознания в результате сердечной недостаточности означает, что количество крови, перекачиваемой сердцем, критически низкое.Обычно такой уровень нарушения возникает у людей, которые уже госпитализированы с сердечной недостаточностью. Если это не так, человеку с сердечной недостаточностью, который испытывает смущение, необходимо немедленно обратиться к врачу.
Что вызывает импотенцию у мужчин с сердечной недостаточностью? Некоторые мужчины с сердечной недостаточностью не могут достичь эрекции (импотенция). Конкретная причина этой импотенции может быть разной. В некоторых случаях это происходит из-за низкого притока крови к гениталиям, вызванного сердечной недостаточностью.В других случаях это может произойти в результате накопления налета (атеросклероза) в артериях, кровоснабжающих гениталии. Атеросклероз артерий, кровоснабжающих сердце (ишемическая болезнь сердца), часто является причиной сердечной недостаточности у мужчин, страдающих импотенцией.
Также импотенция может быть результатом депрессии или других психологических факторов, связанных с сердечной недостаточностью. Некоторые лекарства, применяемые для лечения сердечной недостаточности, также могут вызывать импотенцию.
Застойная сердечная недостаточность (CHF) у собак | Ветеринары Грин Вэлли, AZ
Когда сердце не может доставить достаточно крови к телу, и жидкость, следовательно, попадает в легкие или живот собаки, это называется застойной сердечной недостаточностью.Есть много причин застойной сердечной недостаточности (ЗСН) у собак. ХСН может быть вызвана высоким кровяным давлением, врожденными пороками сердца, сердечным червем или множеством других заболеваний. Собака с застойной сердечной недостаточностью может кашлять, испытывать затруднения с дыханием, испытывать усталость, потерять аппетит или внезапно умереть. В зависимости от первопричины лечение может помочь обратить вспять застойную сердечную недостаточность, и для облегчения ее симптомов доступны лекарства.
Обзор
Застойная сердечная недостаточность — это широкий медицинский термин, означающий, что сердце собаки не может доставить достаточно крови к его или ее телу.Это может быть вызвано недостаточностью левой, правой или обеих сторон сердца.
Когда сердце начинает терять способность перекачивать достаточно крови, организм обычно может компенсировать это, чтобы ткани получали кровь и кислород, в которых они нуждаются. По мере того, как болезнь прогрессирует, эти компенсаторные механизмы оказываются подавленными. В этом случае сердце не может перекачивать достаточно крови в организм, поэтому жидкость возвращается, чаще всего в легкие, вызывая застой — отсюда и термин застойная сердечная недостаточность.
Хотя многие состояния могут привести к застойной сердечной недостаточности у собак, одной из наиболее частых причин является хроническая болезнь клапана. Когда клапаны сердца дегенерируют, они могут перестать функционировать должным образом, что приводит к увеличению нагрузки на сердце и, в конечном итоге, к ЗСН. Дилатационная кардиомиопатия также является часто наблюдаемой причиной ХСН у некоторых пород собак. В этом состоянии камеры сердца увеличиваются, что ослабляет мышечные стенки, так что они не могут перекачивать достаточное количество крови в организм.
В результате любого заболевания жидкость может снова попасть в легкие, затрудняя дыхание, или в брюшную полость, придавая собаке пузатый вид.
Другие причины застойной сердечной недостаточности у собак включают:
- Дефекты стенок сердца
- Жидкость в мешочке, окружающей сердце
- Нарушения сердечного ритма
- Болезнь сердечного червя
- Повышенное артериальное давление
- Эндокардит (инфекция сердечных клапанов)
- Опухоли
- Беременность
Застойная сердечная недостаточность может возникнуть в любом возрасте, у любой породы или у собак любого пола, но чаще всего это происходит у собак среднего и старшего возраста.
Симптомы и идентификация
На ранних стадиях застойной сердечной недостаточности ваша собака может вообще не проявлять никаких признаков. По мере прогрессирования болезни признаки могут включать:
- Кашель
- Затрудненное или учащенное дыхание
- Сложность выполнения
- Слабость или вялость (усталость)
- Обмороки
- Камеди серые или синие
- Вздутие живота
- Свернуть
- Внезапная смерть
Застойная сердечная недостаточность обычно диагностируется на основании симптомов и результатов физикального обследования, при которых жидкость в легких заставляет их звучать перегруженными, когда ваш ветеринар слушает с помощью стетоскопа.Чтобы окончательно диагностировать состояние и определить его причину, ветеринары обычно рекомендуют ряд тестов, например:
- Анализы крови и мочи, включая общий анализ крови, биохимический анализ, тест на сердечных гельминтов и общий анализ мочи
- Рентгенограммы грудной клетки (рентгеновские снимки) для оценки сердца, кровеносных сосудов и легких
- Электрокардиограмма (ЭКГ)
- Эхокардиограмма (ультразвуковое исследование для оценки структуры и функции сердца)
- Измерение артериального давления
Может быть рекомендовано направление к ветеринарному кардиологу.
Затронутые породы
Застойная сердечная недостаточность может быть у всех пород собак, но боксеры, доберман-пинчеры и кокер-спаниели могут быть генетически предрасположены к определенным типам сердечной недостаточности.
Лечение
В некоторых случаях, например, при застойной сердечной недостаточности, вызванной сердечным червем, лечение основного заболевания может решить некоторые или все проблемы с сердцем. Если проблема вызвана врожденным заболеванием (порок сердца, которым собака страдает с рождения), хирургическое вмешательство может быть вариантом.Однако в большинстве случаев проблему невозможно вылечить, но лечение может помочь улучшить качество и продолжительность жизни собак.
Собакам с тяжелой застойной сердечной недостаточностью может потребоваться первичная госпитализация и кислородная терапия. Есть много лекарств, которые ветеринары могут порекомендовать для уменьшения скопления жидкости, улучшения работы сердца и / или нормализации сердечного ритма.

 Празугрель (Эффиент) является новым препаратом, который может быть использован как альтернатива клопидогреля для пациентов.
Празугрель (Эффиент) является новым препаратом, который может быть использован как альтернатива клопидогреля для пациентов.