Аллергический отек, или отек Квинке:
Ангионевротический отек — быстрый, внезапный и интенсивный отек, который развивается на подкожной клетчатке вследствие расширения и повышения проницаемости кровеносных сосудов. Ангионевротический отек также известен как отек Квинке или аллергический отек.
Очень часто он развивается в результате действия аллергена как аллергическая реакция, в частности — на укусы насекомых и употребление пищевых продуктов.
Болезнь может проявиться в любой период жизни. Однако чаще всего возникает в детском или подростковом возрасте.
Было доказано, что на обострение этого заболевания, особенно наследственного ангионевротического отека, влияет стресс. Поэтому к названию заболевания было добавлено «невротический».
Симптомы ангионевротического отекаПо симптоматике ангионевротический отек похож на крапивницу. Однако крапивница распространяется только на эпидермис (верхний слой кожи). Ангионевротический отек поражает более глубокие слои, включая дерму, подкожную клетчатку, слизистую оболочку и подслизистые ткани.
Ангионевротический отек чаще всего нарастает в течение нескольких часов или минут, он хорошо ограничен, не симметричен. Обычно находится в области:
- глаз и век;
- красного окаймления губ;
- половых органов;
- удаленных от тела частей конечностей;
- или на слизистой оболочке верхних дыхательных путей и желудочно-кишечного тракта.
Возникает отек в результате накопления жидкости в тканях. Может появляться после инфекции, во время стресса. Кроме того, он может быть идиопатическим, то есть развиваться по неизвестной причине.
Часто заболевание сопровождается сильными болями в груди, животе или резким ощущением нехватки воздуха (бронхоспазм). Также может ухудшаться зрение.
Хотя при ангионевротическом отеке могут возникать зуд, покалывание или жжение, часто другие симптомы, кроме дискомфорта, не возникают.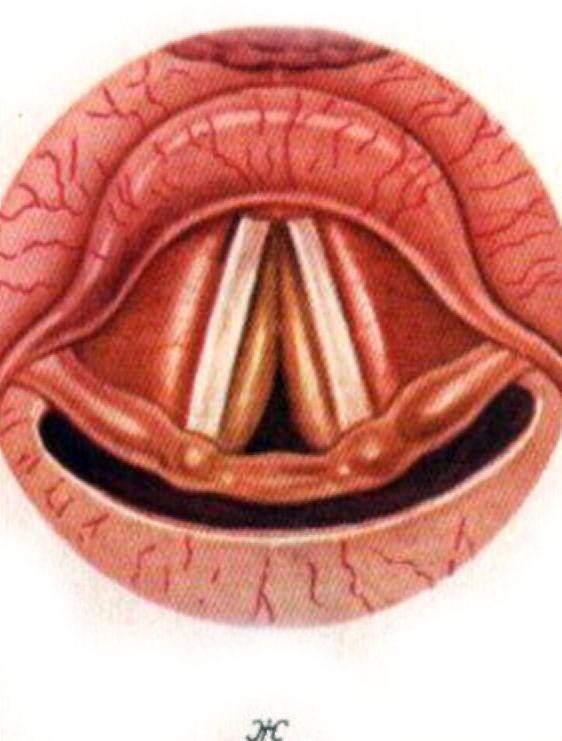 Припухлость может быть болезненной, если возникает над суставами.
Припухлость может быть болезненной, если возникает над суставами.
Самый опасный — ангионевротический отек гортани. Он возникает реже, однако сопровождается удушьем. Риск смерти от него при отсутствии соответствующего лечения составляет 25 %.
Вызвать отек гортани могут не только, например, пищевые аллергены, но и введение местных анестетиков при стоматологических манипуляциях. Отек лица также может распространиться на гортань.
Ангионевротический отек может быть и одним из симптомов анафилактического шока, который также опасен для жизни.
Ангионевротический отек возникает примерно у каждого третьего человека с симптомами крапивницы. Она, в свою очередь, встречается у 20 % людей. Отек без крапивницы встречается гораздо реже.
Как проявляется ангионевротический отек
Существует три основных разновидности его проявлений:
- Ангионевротический отек в сочетании с крапивницей: крапивница, которая чешется, вместе с зудящим горячим или болезненным отеком.
- Изолированный ангионевротический отек, который чешется: горячие красные припухлости. Часто они большие и вызывают дискомфорт.
- Изолированный ангионевротический отек без зуда или жжения: опухание/ отечность частей тела. Этот тип болезни часто не лечится антигистаминными препаратами.
Типы и причины возникновения отекаАнгионевротический отек в конце концов исчезает у большинства людей самостоятельно. Если отеки являются постоянными, не исчезают и не уменьшаются, скорее всего, они вызваны другими причинами и не связаны с ангионевротическим отеком.
Существуют четыре основных вида ангионевротического отека в зависимости от причины: аллергический, наследственный, идиопатический и индуцированный лекарствами.
Аллергический отекРаспространенным типом ангионевротического отека является аллергический. Он обычно поражает людей с аллергией на определенную пищу, лекарства, яд насекомых, пыльцу или перхоть животных.
Отеки вследствие аллергических реакций на пищевые продукты или медицинские препараты могут быть тяжелыми, но обычно проходят в течение 24 часов.
Аллергический отек могут вызвать укусы насекомых, контакт с латексом. Аллергия на продукты или медикаменты обычно вызывает крапивницу или зуд, а также ангионевротический отек одновременно.
В то же время аллергия очень редко является причиной изолированного ангионевротического отека, то есть такого, который не сопровождается другими симптомами аллергии.
Но именно аллергический отек следует заподозрить, если имеют место кратковременные эпизоды возникновения симптомов, встречающихся в похожих ситуациях: например, после приема определенных продуктов или лекарств.
Аллергический отек также может стать симптомом тяжелой аллергической реакции – анафилаксии. Это состояние требует срочной медицинской помощи.
Аллергический ангионевротический отек не является длительным и часто повторяется при контакте с аллергеном. Как только выяснится, какой аллерген вызвал эту реакцию, можно будет ее избежать.
И наоборот: аллергия почти никогда не становится причиной отека, который длится несколько дней или повторяется в течение нескольких недель.
Зато роль непереносимости пищевых продуктов в возникновении отека остается противоречивой.
Наследственный ангионевротический отек (САН)Наследственный отек является генетически обусловленным заболеванием и часто передается детям от родителей. Это болезнь иммунной системы, связанная с недостаточной функцией ингибитора С1-эстеразы.
Причем ген, отвечающий за развитие болезни, – доминантный. То есть, переданный от одного из родителей, он почти стопроцентно проявится у человека.
Два из трех типов САН связаны с количественными и качественными изменениями структуры белка, кодируемого этим неправильным, мутантным геном.
Мутация, приводящая к возникновению отека, образуется у четверти пациентов заново, то есть не передается им по наследству от родителей.
Третий тип САН преимущественно встречается у женщин. При этом фактором его возникновения являются использование оральных контрацептивов, содержащих эстрогены, и беременность.
При таком типе заболевания у человека наблюдается повышенный синтез брадикинина, способствующего расширению сосудов и снижению артериального давления.
Индуцированный лекарственным средством ангионевротический отекОтек Квинке могут вызвать некоторые препараты, такие как пенициллин или ингибиторы ангиотензин-превращающего фермента (АПФ), которые используются при лечении гипертонии (высокого кровяного давления).
Согласно данным одной из крупнейших мировых фармацевтических компаний, 30 % случаев ангионевротического отека, которые фиксируются в отделениях неотложной помощи, связаны с использованием ингибиторов АПФ.
В большинстве случаев отеки появляются в течение первых нескольких месяцев лечения. Однако иногда их появление может быть отложено на месяцы или годы, или же отеки появляются только при увеличении дозы препарата.
Если ангионевротический отек связан с использованием ингибитора АПФ, врач может назначить другой тип лекарств от кровяного давления.
Отек, который возникает при приеме АПФ, не чешется и не вызывает боли. Обычно он возникает вокруг лица, языка и горла и не сопровождается крапивницей. Это не аллергическая реакция, которая может быть подтверждена кожным тестом или анализом крови.
Если симптомы исчезают при прекращении приема препарата, то диагноз, как правило, считается подтвержденным. Отек обычно исчезает через несколько недель после прекращения приема лекарств.
Другим распространенным типом лекарств, которые могут вызвать отек, являются нестероидные противовоспалительные лекарственные препараты (НПВС). Например, ибупрофен или аспирин, используемые как обезболивающее.
У каждого третьего пациента с ангионевротическим отеком при приеме этих лекарств быстро усугубляются симптомы, даже если человек не имеет аллергии к препаратам.
Когда врач после анализа всех обычных причин не может определить, что именно вызывает ангионевротический отек, заболевание считается идиопатическим.
Одной из его причин может быть травма.
Также у людей с крапивницей и ангионевротическим отеком чаще встречаются заболевания щитовидной железы и отдельные виды воспалительного артрита.
У некоторых людей отеки развиваются вследствие аутоиммунного процесса – то есть иммунная система атакует собственные клетки организма. Такие отеки сохраняются в течение многих лет без видимых причин.
Вирусная инфекция, как правило, является наиболее распространенной причиной крапивницы и ангионевротического отека у детей, особенно если симптомы длятся более 24 часов.
Опасен ли ангионевротический отекОпасным ангионевротический отек является тогда, когда распространяется на горло или язык, что приводит к трудностям с дыханием.
Отек горла требует срочного использования лекарств: адреналина в случае анафилаксии или икатибанта – для наследственного ангионевротического отека.
Отек на внешней стороне шеи вызывает неудобства, но не влияет на дыхание.
Необходима медицинская помощь, если:
Аллергические отеки, похожие на ангионевротическийЕсли после диагностики аллергии врач установил, что осложнением болезни пациента может быть ангионевротический отек, такому человеку целесообразно иметь при себе автоинжектор адреналина, который применяется как первая помощь.
Некоторые кожные реакции, внешне подобные ангионевротическому отеку, возникают по разным причинам.
- Контактная аллергия на животных или растения обычно локализуется на месте непосредственного контакта. Часто зуд бывает кратковременным, не вызывает внутреннего отека.
 Но провоцирует мокнущие высыпания, которые шелушатся в течение нескольких дней.
Но провоцирует мокнущие высыпания, которые шелушатся в течение нескольких дней. - Аллергия на животных может вызвать зудящие крапивницу и ангионевротический отек. Однако она встречается преимущественно у людей с тяжелым аллергическим ринитом и/или астмой.
- Укусы насекомых – пчел, ос и некоторых муравьев – могут вызвать сильные местные и временные отеки.
- Палиндромный ревматизм – редкая форма заболевания – также проявляется отеком. Он длится несколько дней и главным образом поражает суставы и конечности. Отеки, как правило, чаще болезненные и горячие, чем зудящие. У некоторых людей с этим состоянием со временем развивается ревматоидный артрит.
Отеки, обусловленные разными заболеваниями
Менее распространены отеки, подобные ангионевротическому. Они являются симптомами различных заболеваний, обычно прогрессирующих:
- Дерматомиозит – мышечная слабость, покраснение лица и отек.
- Синдром верхней полой вены (большой вены в грудной клетке), который может привести к накоплению фиксированной жидкости в шее, лице и руках.
- Заболевание щитовидной железы может вызвать отечность лица и губ, известную как микседема.
- Розацеа вызывает неспецифическую отечность лица, покраснение, гиперемию и прыщи.
- Орофациальный гранулематоз – фиксированный отек лица и губ, иногда связанный с воспалением кишечника.
- Подкожная эмфизема (скопление воздуха в мягких тканях) часто возникает после травмы или операции.
- Кластерная головная боль – сильная односторонняя боль, связанная с отечностью вокруг глаз на той же стороне.
Продолжительность самого отека зависит от его причины. Если обнаружена причина, поддающаяся лечению, или если причиной является ингибитор АПФ, прием которого прекращен, эпизоды отека должны прекратиться.
Когда причина болезни не обнаружена, отек может пройти через несколько недель или месяцев. Или будет продолжаться в течение многих лет и невозможно предсказать, когда он исчезнет.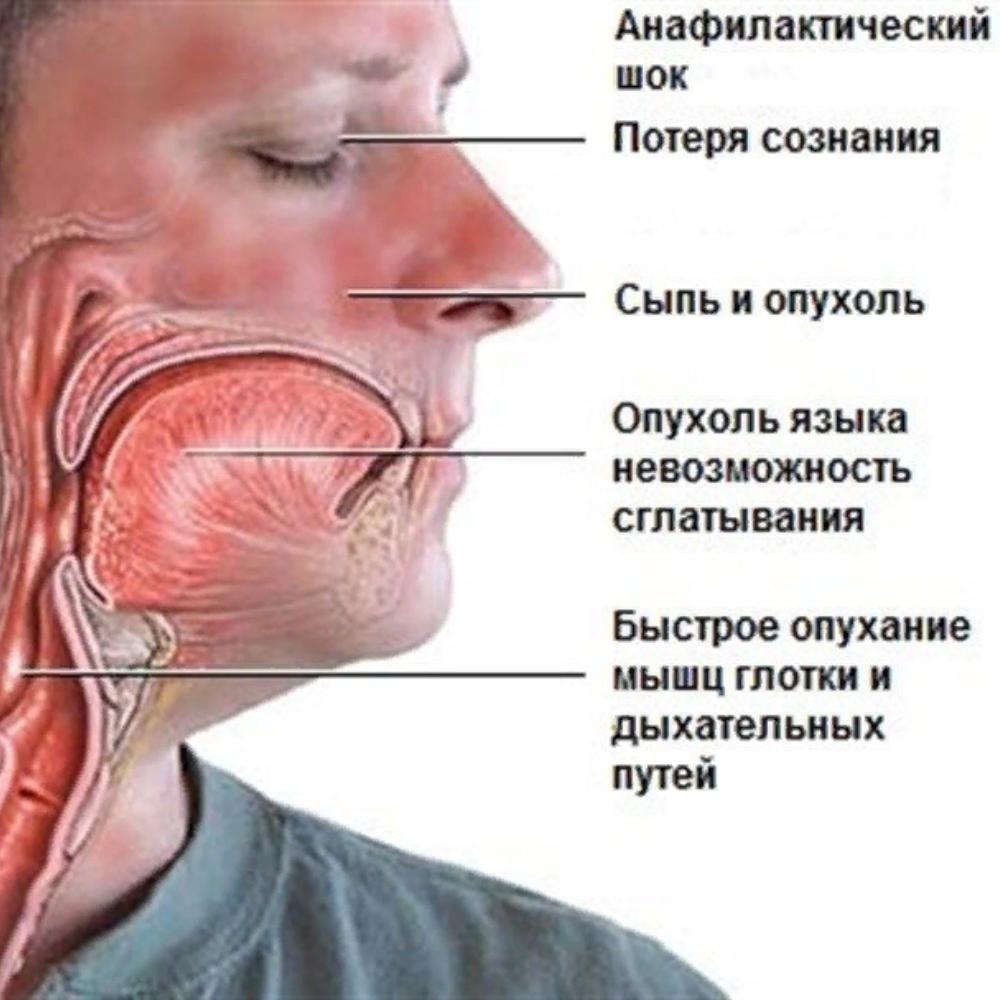
Врач-аллерголог может сформировать четкий диагноз, основываясь на имеющихся симптомах, описании того, что могло их вызвать, а также на изучении семейной и медицинской историй.
Врач также проверит, принимает ли человек любые лекарства, связанные с ангионевротическим отеком, такие как ингибиторы АПФ.
Если до появления ангионевротического отека пациент подвергался воздействию аллергена, это означает вероятность аллергического ангионевротического отека. Наличие крапивницы также может указывать на этот тип болезни.
С другой стороны, наличие ангионевротического отека у кого-то из членов семьи может свидетельствовать о наследственной природе заболевания.
Человек с ангионевротическим отеком может быть направлен на дальнейшие тесты для подтверждения типа заболевания. Они могут включать:
- кожный тест для подтверждения связи с воздействием аллергена;
- анализ крови на наличие специфических иммуноглобулинов Е к аллергену;
- анализ крови для проверки ингибитора С1-эстеразы, комплемента С3, С4, низкий уровень которых свидетельствует о том, что проблема является наследственной.
Получить консультацию аллерголога и пройти все перечисленные исследования вы можете в клинике семейной и функциональной медицины FxMed.
ЛечениеОбычно ангионевротический отек эффективно лечится медикаментами, но его эпизоды могут быть тяжелыми и требовать госпитализации.
Лечение ангионевротического отека зависит от причины, его вызвавшей. Но самое важное, что должны сделать медики, – обеспечить прохождение дыхательного пути. Это означает, что в экстренной ситуации пациенту для безопасности его жизни может быть установлена дыхательная трубка.
Основу лечения составляют антигистаминные препараты, поскольку высвобождение гистамина является пусковым механизмом отека у большинства людей. Антигистаминные препараты блокируют этот эффект.
К сожалению, антигистаминные препараты менее эффективны в лечении ангионевротического отека, чем крапивницы. Часто они являются абсолютно неэффективными для незудящих типов ангионевротического отека, в возникновении которых не задействован гистамин.
Часто они являются абсолютно неэффективными для незудящих типов ангионевротического отека, в возникновении которых не задействован гистамин.
В тяжелых случаях ангионевротического отека, вызванного аллергией, применяют адреналин и кортикостероидные препараты.
Другие лекарства применяются, когда антигистаминные препараты неэффективны в лечении ангионевротического отека. Эти типы лекарств, скорее всего, потребуются людям с САН.
В последние годы несколько новых препаратов стали доступными для пациентов с САН. К ним относятся С1-ингибитор концентрат и ингибитор рецептора брадикинина (икатибант).
Ангионевротический отек (отек Квинке) | Аллергология
Ангионевротический отек (отек Квинке) – реакция организма на определенные химические или биологические факторы, которая имеет аллергический механизм. Отек развивается по всей поверхности лица, конечностей или в зонах с развитой клетчаткой – губы, веки, щеки, слизистая оболочка рта или область половых органов. Ангионевротический отек назван по фамилии доктора Г. Квинке, впервые его диагностировавшего.
Причиной отека может стать аллергия на еду, лекарство, пыльцу растений, укус насекомого. Организм воспринимает их за антиген и вырабатывает антитела, из-за чего повышается чувствительность к раздражителям. При повторном контакте с аллергеном высвобождается гистамин и проявляется отек.
Симптоматика и диагностика
Явным симптомом заболевания выступает сам отек, который хорошо видно при визуальном осмотре. Кожа в месте поражения не меняет своего цвета, зуда, как правило, пациент тоже не чувствует. Если поражена зона гортани, то проявляются следующие симптомы:
- охриплость голоса;
- лающий кашель;
- затрудненное и шумное дыхание;
- гиперемия лица, сменяющаяся бледностью.
Возможно проявление тошноты и рвоты, резь в животе.
Методики лечения
Представляет большую опасность, если отек Квинке распространяется на область гортани и вызывает удушье. Причем произойти это может очень быстро, поэтому при первых же признаках заболевания необходимо срочно обратиться в медицинское учреждение. Если помощь не оказана своевременно, то есть риск развития гиперкапнической комы, приводящей к летальному исходу. При стабилизации состояние важным является комплексное обследование у аллерголога.
Причем произойти это может очень быстро, поэтому при первых же признаках заболевания необходимо срочно обратиться в медицинское учреждение. Если помощь не оказана своевременно, то есть риск развития гиперкапнической комы, приводящей к летальному исходу. При стабилизации состояние важным является комплексное обследование у аллерголога.
При лечении отека применяются антигистаминные препараты, глюкокортикостероиды. В случае развития асфиксии могут потребоваться инъекции адреналина.
Лечение ангионевротического отека в Липецке можно получить, посетив аллерголога клиники Андромеда. Наши врачи оперативно выявят причину аллергии и помогут не допустить опасные для жизни симптомы. Далее для пациента будет разработана индивидуальная схема лечения с учетом особенностей его организма.
Отек КВИНКЕ — ангионевротические отеки | НАСЛЕДСТВЕННЫЙ ангионевротический ОТЕК
Отек Квинке или ангионевротический отек – заболевание аллергической этиологии, проявляющееся выраженным отеком слизистых оболочек и подкожно-жировой клетчатки. Чаще отек Квинке появляется в области лица и шеи, на руках, в редких случаях может быть отек внутренних органов.Возникает отек Квинке чаще у лиц с аллергическими заболеваниями. Ангионевротический отек чаще появляется в детском возрасте, а также у женщин.
Причины:
Отек Квинке может быть аллергическим и псевдоаллергическим.
Аллергический отек Квинке появляется при контакте с аллергеном. Для развития аллергической реакции организм уже должен быть сенсибилизирован — встреча с аллергеном уже была, и в организме выработались антитела. При повторном попадании этого аллергена в месте контакта вызывается воспаление: появляется расширение мелких сосудов, повышается их проницаемость и вследствие этого возникает отек тканей.
Аллергеном могут быть:
Пищевые продукты (цитрусовые, шоколад, яйца, рыбные продукты, различные ягоды).
Лекарственные препараты. Наиболее часто бывает реакция на антибиотики, обезболивающие, вакцины.
 Реакция может быть вплоть до анафилактического шока, особенно если препарат вводится инъекционно. Редко вызывают анафилактический шок витамины, оральные контрацептивы.
Реакция может быть вплоть до анафилактического шока, особенно если препарат вводится инъекционно. Редко вызывают анафилактический шок витамины, оральные контрацептивы.Цветочная пыльца.
Укусы различных насекомых.
Шерсть и продукты жизнедеятельности животных.
Косметика.
Псевдоаллергический отек является наследственным заболеванием, у больных наблюдается патология системы комплемента. Данная система отвечает за запуск аллергической реакции. В норме реакция запускается только при попадании аллергена в организм. А при патологии системы комплемента активация воспаления происходит и от теплового или химического воздействия, в ответ на стресс.
Иногда выявить точную причину появления отека Квинке невозможно, тогда говорят об идиопатическом развитии отека.
К развитию отека Квинке могут предрасполагать следующие патологии:
гипотиреоз;
хронические заболевания желудочно-кишечного тракта;
аутоиммунные болезни;
гельминтозы.
Также данные заболевания способствуют развитию рецидивирующего течения.
Наследственный ангионевротический отек
Наследственный ангионевротический отек (НАО) – это врожденное хронически протекающее заболевание, которое является первичным иммунодефицитом, обычно наследуется по аутосомно-доминантному типу и проявляется возникновением повторяющихся отеков той или иной части тела. Отечность может возникать на любых участках кожных покровов или слизистых оболочек и органах пищеварения. При поражении дыхательной системы данное заболевание становится опасным для жизни больного. Примерно в 25 % случаев недуг провоцируется спонтанной мутацией.
Причины: Исследователи-генетики смогли установить, что в 98 % случаев НАО развивается из-за изменений расположенного на 11-й хромосоме гена C1NH, который отвечает за кодирование ингибитора эстеразы С1.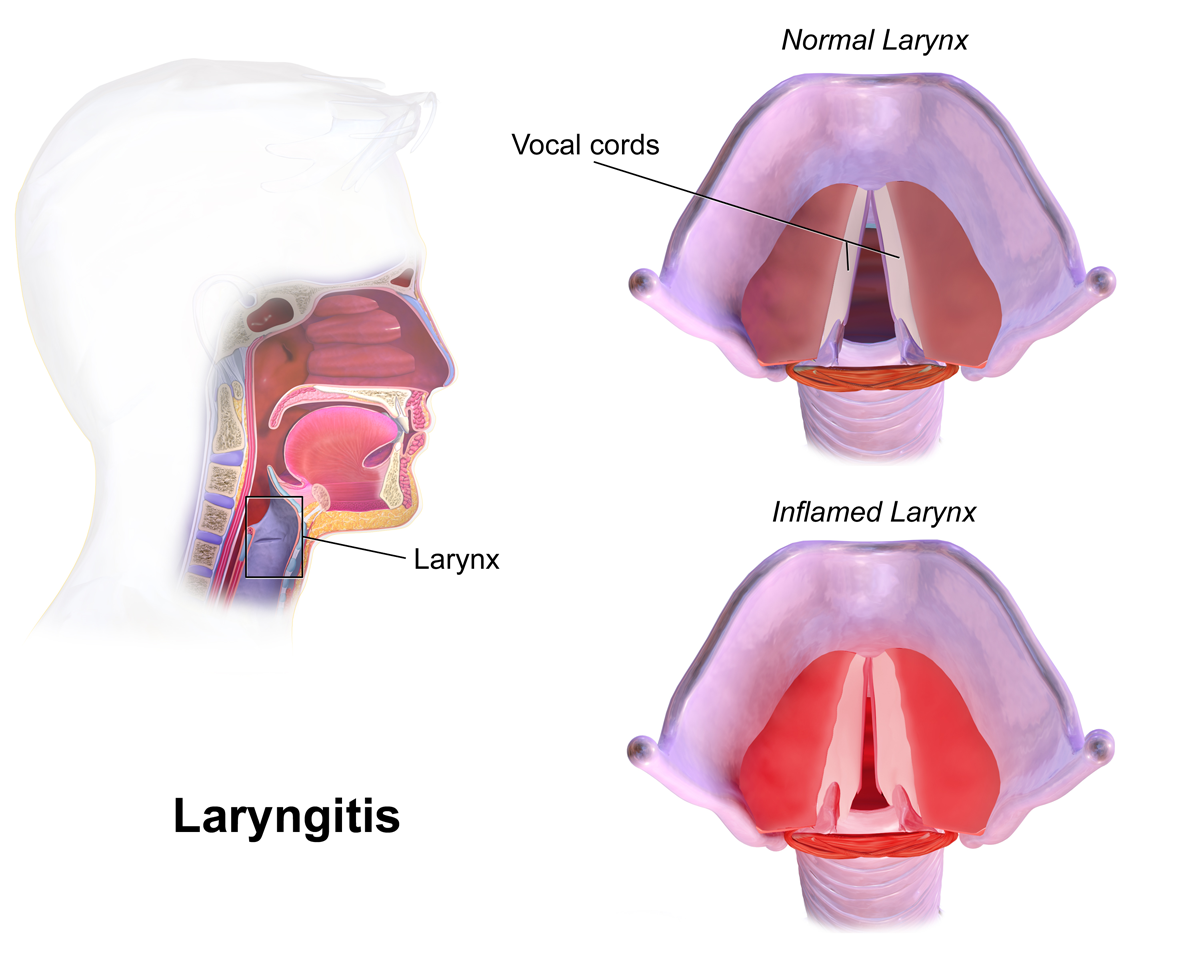 Его разнообразные мутации вызывают развитие неодинаковых форм заболевания, схожих по своим симптомам, но отличающихся по диагностическим критериям.
Его разнообразные мутации вызывают развитие неодинаковых форм заболевания, схожих по своим симптомам, но отличающихся по диагностическим критериям.
Механизм развития: При нарушениях в функционировании ингибиторов С1, С2 и С4 запускается иммунная реакция, которая сходна с патогенезом аллергической крапивницы. Из-за этого расширяются кровеносные сосуды, проницаемость их стенок повышается и компоненты плазмы «просачиваются» в межклеточное пространство тканей кожи, слизистых или органов.
Классификация: Специалисты выделяют 3 основных типа НАО. Их симптомы схожи и отличаются незначительно, а для дифференцирования форм применяются диагностические тесты. Такая тактика в обследовании больного крайне важна, так как план лечения составляется в зависимости от формы заболевания.
Симптомы: В подавляющем большинстве случаев сразу после рождения ребенка НАО никак не проявляется. Очень редко его первые признаки возникают после 1-2 лет, чаще дебют заболевания происходит в подростковом возрасте или после 20 лет. В более редких случаях недуг впервые проявляется в среднем или пожилом возрасте.
Обычно первому приступу отечности предшествует какой-то значительный фактор или событие:
гормональный всплеск при половом созревании;
эмоциональный стресс;
любые травмы;
перенесенная операция или стоматологическая манипуляция;
тяжелое заболевание;
прием некоторых лекарств.
После дебюта НАО последующие приступы могут возникать и под воздействием менее значимых предрасполагающих факторов. Рецидивы заболевания со временем возникают чаще.
Обычно НАО проявляется отечностью кожных покровов конечностей, лица, шеи или слизистых оболочек ротовой полости, гортани и глотки. У больного возникают жалобы на изменения голоса, затрудненность дыхания и глотания. В тяжелых случаях отечность дыхательных путей приводит к развитию асфиксии. В ряде случаев удушье вызывает наступление смерти.
Диагностика: Для диагностики наследственного ангионевротического отека выполняют:
осмотр и изучение жалоб пациента – во время обострения обнаруживаются отеки, больные могут предъявлять жалобы на боли в животе, тошноту, рвоту и нарушения пищеварения;
сбор семейного анамнеза – в большинстве случаев выявляются данные о наличии похожих симптомов у родственников нескольких поколений;
анализы крови на уровень ингибитора С1 и компонентов комплементов С1, С2 и С4;
молекулярно-генетические тесты – в гене C1NH выявляются мутации.
Лечение: Лечение НАО проводится во время обострения (для устранения симптомов) и во время ремиссий (для предотвращения приступов).
Начало специфического лечения наследственного ангионевротического отека должно начинаться как можно раньше. Желательно, чтобы необходимые препараты назначались уже во время первого приступа отечности.
При возникновении отека кожи или слизистых, болях в животе необходимо обратиться к аллергологу-иммунологу. Если отечность провоцирует затруднение дыхания, то больному следует вызвать бригаду скорой помощи.
Крапивница острая и хроническая. Отек Квинке
Классическое аллергическое заболевание кожи, связанное с нарушением проницаемости сосудистой стенки и отеком, часто сопровождающееся поражением сердечно-сосудистой и других систем.
Этиология
Многие лекарственные препараты, пищевые продукты; пыльцевые, бытовые, эпидермальные, бактериальные и грибковые аллергены; алкогольные напитки. Кишечные гельминты, укусы насекомых, физические факторы (холод, ультрафиолетовое облучение и др.), иногда доброкачественные и злокачественные опухоли.
Патогенез
Аллергическое заболевание, протекающее с гуморальными, циркулирующими антителами. Основным медиатором аллергической реакции является гистамин. Медиаторы вызывают расширение капилляров и повышенную проницаемость кровеносных сосудов, что ведет к гиперемии, появлению волдырей и отека.
Клиническая картина
Крапивница проявляется зудом и жжением кожи на фоне появления волдырей. Сыпь может быть размером с копеечную монету или в виде сливающихся отдельных обширных очагов неправильной формы. Если крапивница длится более 3 месяцев, она называется хронической. При гигантской крапивнице (отеке Квинке) подвергаются отеку глубоколежащие отделы кожи и подкожной клетчатки. Ангионевротический отек Квинке, возникая на слизистых оболочках, может вызвать нарушение функции различных органов и систем. При отеке гортани возможно затруднение дыхания вплоть до асфиксии. При локализации на слизистых оболочках других органов – дизурические явления, симптомы острого гастроэнтерита, непроходимости кишечника. Отек Квинке держится от нескольких часов до нескольких суток и исчезает бесследно. При пищевой аллергии, при глистной инвазии он может принять рецидивирующее течение. При контактной крапивнице, возникающей от соприкосновения с амброзией, примулой, ядовитым плющом (фитодерматит), железистым содержимым гусениц, косметическими средствами, другими гаптенами в условиях производства, высыпания могут проявляться остро, быстро или много часов спустя, при расчесывании их отмечается распространение за пределы контакта названных веществ с кожей.
Ангионевротический отек Квинке, возникая на слизистых оболочках, может вызвать нарушение функции различных органов и систем. При отеке гортани возможно затруднение дыхания вплоть до асфиксии. При локализации на слизистых оболочках других органов – дизурические явления, симптомы острого гастроэнтерита, непроходимости кишечника. Отек Квинке держится от нескольких часов до нескольких суток и исчезает бесследно. При пищевой аллергии, при глистной инвазии он может принять рецидивирующее течение. При контактной крапивнице, возникающей от соприкосновения с амброзией, примулой, ядовитым плющом (фитодерматит), железистым содержимым гусениц, косметическими средствами, другими гаптенами в условиях производства, высыпания могут проявляться остро, быстро или много часов спустя, при расчесывании их отмечается распространение за пределы контакта названных веществ с кожей.
При детской крапивнице отмечается появление мелких волдырей на фоне экссудативного диатеза, повышенной чувствительности к ряду пищевых продуктов.
Лечение
1. Отстранение от контакта с аллергеном (см. АЛЛЕРГИЧЕСКИЕ РИНИТЫ).
2. Антигистаминные препараты (см. АЛЛЕРГИЧЕСКИЙ ДЕРМАТИТ).
3. Гипоаллергенная диета и дезинтоксикационная терапия.
4. Для улучшения микроциркуляции и снижения проницаемости сосудистой стенки назначаются аскорбиновая кислота и глюконат кальция.
5. В случаях отека гортани, абдоминального синдрома подкожно вводятся раствор адреналина и раствор эфедрина, преднизолон или гидрокортизон внутривенно капельно или внутримышечно. При отеках Квинке с локализацией в области гортани дополнительно рекомендуется дегидратационная терапия. При нарастании асфиксии и отсутствии эффекта от проводимой терапии показана трахеостомия.
При хронической крапивнице следует тщательно обследовать больного для выявления сопутствующих заболеваний и их коррекции. Может быть рекомендована гипосенсибилизирующая терапия в виде внутривенного введения раствора аминокапроновой кислоты в изотоническом растворе хлорида натрия № 5 1 раз в сутки, или раствора тиосульфата натрия, или гистаглобина по схеме.
Может быть рекомендована гипосенсибилизирующая терапия в виде внутривенного введения раствора аминокапроновой кислоты в изотоническом растворе хлорида натрия № 5 1 раз в сутки, или раствора тиосульфата натрия, или гистаглобина по схеме.
Из противозудных средств можно рекомендовать местно в аэрозолях аллергодил или гистимет, или смазывание раствором ментола, раствором лимонной кислоты. Противозудное действие оказывают кортикостероидные мази или кремы (элоком), радоновые ванны или гипнотерапия.
Крапивница и отёк Квинке — Лечение аллергии и астмы в Аллергомед
Крапивница – это заболевание, вызываемое различными факторами, характеризующееся появлением кожной сыпи, первичным элементом, которой является волдырь.
Отек Квинке (гигантская крапивница, ангионевротический отек) – это наследственное или приобретенное заболевание, характеризующееся отеком кожи, подкожной клетчатки, а так же слизистой оболочки различных органов и систем (дыхательной, пищеварительной, мочевыделительной).
Наиболее частые причины крапивницы и отеков Квинке
- Пищевые продукты: рыба, рыбная икра, ракообразные (раки, креветки, крабы), молоко, яйца, орехи, бобовые, цитрусовые, шоколад, мед, сыр, клубника, пищевые красители и консерванты.
- Лекарственные препараты: антибиотики, витамины группы В, белковые препараты (плазма, кровь, иммуноглобулин), миорелаксанты, рентгеноконтрастные вещества, противовоспалительные препараты и т.д.
- Укусы насекомых.
- Паразиты (простейшие, гельминты).
- Инфекционные агенты: вирусы (гепатита В и С), бактерии, грибы. У большинства больных имеются очаги инфекции в ЛОР – органах, ротовой полости, пищеварительной системе, в урогенитальном тракте.
- Физические факторы давление, холод, тепло, инсоляции, физические нагрузки.
- Химические вещества: соли металлов (хром, никель, кобальт), латекс, мази, кремы, бытовая химия.

- Аэроаллегены: бытовые (домашняя пыль), эпидермальные, пыльцевые (см. раздел Аллергический ринит – классификация аллергенов).
- Психогенные факторы (нервно- психическое перенапряжение, острая стрессовая ситуация, хроническая тревога).
- Болезни пищеварительной системы, опухолевые заболевания, коллагенозы, порфирия.
- Часто причину крапивницы и отека Квинке выявить не удается. В этом случае говорят об идиопатической крапивнице.
Основные симптомы
Крапивница и отек Квинке бывают острые и хронические.
Крапивница характеризуется появлением волдырей различного размера, сопровождающихся кожным зудом. Волдыри появляются внезапно и исчезают через несколько часов или дней. Часто повышается температура тела, появляется слабость, может понижаться артериальное давление.
Отек Квинке проявляется плотными безболезненными инфильтратами, локализующимися на лице (губы, веки), в полости рта ( мягкое небо, язык, миндалины). Примерно у четверти больных наблюдается поражение дыхательных путей (гортани, трахеи, бронхов). Появляется лающий кашель, приступы удушья и асфиксия. В 30% случаев появляются отеки пищевода, желудка, кишечника, что проявляется в тошноте, рвоте, нарушении глотания, болями в животе, метеоризмом, кишечной непроходимостью. Локализация процесса может проявляться со стороны мочевыделительной и нервной систем, что соответственно будет проявляться задержкой мочи и симптомами головокружения, тошнотой, рвотой, заторможенностью.
Диагностика крапивницы
- Характерный аллергологический анамнез.
- Эозинофилия крови.
- Повышение уровня иммуноглобулина Е.
- Положительные провокационные тесты на холод, на физическое усилие, на вибрацию и т.д.
- Требуется полное обследование желудочно-кишечного тракта, а в некоторых случаях необходимы иммунологические исследования.
Лечение крапивницы и отека Квинке
- Исключение аллергенов или причинно значимых факторов болезни.

- Лекарственная терапия назначается в зависимости от выявленной причины крапивницы или отека Квинке.
- Нелекарственная терапия (см. немедикаментозные методы лечения).
Несмотря на то, что крапивница и отеки Квинке являются одними из наиболее трудно излечимых аллергических патологий, эффективность комплексного лечения составляет 95-98% хороших и отличных результатов.
В клинике «Аллергомед» существуют уникальные методики лечения этих патологий.
Отек Квинке — ПроМедицина Уфа
Отек Квинке — острое аллергическое заболевание, характеризующееся возникновением массивного отека кожи, подкожной жировой клетчатки и слизистых оболочек. Чаще всего отек Квинке развивается на лице, шее и верхней части туловища, тыльной стороне кистей и стоп. Реже отек Квинке может поразить оболочки мозга, суставы, внутренние органы. Отеком Квинке может заболеть любой человек, однако наибольший риск развития этой болезни наблюдается у людей, страдающих аллергией различного типа. Молодые женщины и дети болеют отеком Квинке чаще мужчин и пожилых людей.Причины и симптомы
В качестве аллергена могут выступать пищевые продукты (арахис, шоколад, молоко, экзотические фрукты и др.), вдыхаемые пыльцевые или пылевые аллергены, а также лекарственные препараты, косметические средства. К лекарственным препаратам, способным вызвать ангионевротический отек относят антибиотики: пенициллин, ацетилсалициловую кислоту, противосудорожные и йодосодержащие препараты, витамины группы В.
Кроме того, причиной отека Квинке может стать воздействие различных физических факторов, таких как холод, яркий солнечный свет. Отек Квинке может возникнуть как реакция на запах. Крайне редко встречается наследственная форма отека Квинке.
Типичные симптомы отека Квинке- это остро возникающий отек тканей лица, тыльной стороны ладоней, шеи, тыльной стороны стоп. В области отека кожа бледная. Отек Квинке, как правило, не сопровождается зудом. Развившийся отек бесследно исчезает в течение нескольких часов или дней. Наиболее опасной формой отека Квинке является отек глотки, гортани, трахеи. У таких больных внезапно появляется беспокойство, затруднение дыхания, возможна потеря сознания и даже гибель от удушья. Отек Квинке внутренних органов проявляется резкими болями в животе, поносом, рвотой.
Развившийся отек бесследно исчезает в течение нескольких часов или дней. Наиболее опасной формой отека Квинке является отек глотки, гортани, трахеи. У таких больных внезапно появляется беспокойство, затруднение дыхания, возможна потеря сознания и даже гибель от удушья. Отек Квинке внутренних органов проявляется резкими болями в животе, поносом, рвотой.
Лечение
При малейшем подозрении на развитие отека Квинке, следует незамедлительно вызывать скорую помощь. Ситуация может изменяться в течение считанных секунд и малейшее промедление опасно для жизни больного. Далее необходимо устранить аллерген, вызвавший такую реакцию, помочь пострадавшему принять удобное положение и дать антигистаминные препараты.
Лечение отека Квинке направлено на подавление аллергической реакции. Больной с отеком гортани нуждается в срочной госпитализации в отделение интенсивной терапии или реанимации. При лечении отека Квинке основным является немедленное устранение контакта с аллергеном. Врач назначает антигистаминные препараты (димедрол, супрастин, тавегил, фенкарол и др.) внутримышечно или в легких случаях внутрь в таблетках. Назначают также аскорутин, снижающий проницаемость сосудов.
Профилактика заболевания
Профилактика отека Квинке заключается в соблюдении строгой диеты, исключении аллергенов из окружения больного, профилактический прием антигистаминных препаратов во время цветения растений или контакта с другими аллергенами.Профилактические мероприятия возможны только в той ситуации, когда установлена причина отека Квинке. Так, например, в случае лекарственной или пищевой аллергии — избегать приема лекарств или пищевых продуктов, вызывающих отек. Периодически курсами врач назначает противоаллергические препараты, например, в период цветения растений при пыльцевой аллергии.
Больные, ранее перенесшие отек Квинке, обязательно должны иметь при себе карточку с указанием своего аллергена. Если аллергеном послужил лекарственный препарат, не забудьте сообщить об этом при последующих обращениях к врачу.
Симптомы и лечение отека Квинке
Отек Квинке (ангионевротический отек, гигантская крапивница) – острая аллергическая реакция, которая характеризуется возникновением массивного отека кожи, подкожной жировой клетчатки и слизистых оболочек.
Причины появления отека Квинке
В качестве аллергена приводящего к появлению отека Квинке выступают пищевые продукты (молоко, орехи, шоколад, фрукты и др.), пыльца растений, а также лекарственные препараты, косметические средства, парфюмерия. Кроме того, причиной ангионевротического отека может стать воздействие различных физических факторов: холод, тепло, яркий солнечный свет, излучение и др. Помимо этого, отек Квинке может быть следствием паразитарной либо вирусной инфекции в организме пациента. Ангионевротический отек, как правило, сочетается с поллинозом, бронхиальной астмой, крапивницей.
Основные симптомы отека Квинке
Отек Квинке появляется очень быстро. Как правило, течение нескольких минут, реже часов, на разных участках лица, рук и слизистых формируется ярко выраженный отек. Наиболее часто ангионевротический отек располагается на губах, веках, языке, щеках, гортани. Отек гортани, миндалин, мягкого неба и языка может привести к появлению асфиксии – затруднение дыхания, гипоксия и т.д. Это состояние крайне опасно для жизни и требует экстренного медицинского вмешательства. Для ангионевротического отека внутренних органов характерны такие признаки, как рвота, усиленная перистальтика, боль в животе, тошнота и сильный понос. При отеке Квинке поражающем мозговые оболочки возникают неврологические нарушения: эпилептические припадки,
В целом для отека Квинке характерно:
- Отек — набухание слизистого эпителия, кожи и подкожной клетчатки
- Ощущение жжение и боли в месте отека
- Ощущение напряжения
- Бледность кожных покровов в области отека
- Ощущение беспокойства
Диагностика и лечение отека Квинке
Как правило, отек Квинке формируется на верхней части туловища: лице, шее, тыльной стороне кистей и стоп, и значительно реже на оболочках мозга, суставах, внутренних органах. Отек Квинке может случиться у любого человека, однако наибольший риск появления наблюдается у людей, уже страдающих аллергией.
Отек Квинке может случиться у любого человека, однако наибольший риск появления наблюдается у людей, уже страдающих аллергией.
Лечение отека Квинке, в первую очередь, направлено на подавление острой аллергической реакции. Неотложная помощь при отеке Квинке заключается в первую очередь в снятии острой реакции на аллерген. Очень важно сразу же при возникновении отека Квинке устранить взаимодействие с аллергеном, вызвавшим реакцию. После купирования острой реакции, можно переходить к устранению причин самого заболевания. Как правило, на это направлена последующая медикаментозная терапия. Конкретные препараты назначаются лечащим врачом и зависят от симптоматических проявлений ангионевротического отека.
Лечение отека Квинке в клинике Семейная
К какому специалисту следует обратиться, если у вас обнаружились симптомы отека Квинке?
Прием аллерголога в клинике «Семейная»
В нашей клинике прием ведут доктора высшей квалификационной категории с помощью самого современного оборудования. Наши специалисты обязательно учитывают все возможные факторы развития заболевания, включая наследственность, образ жизни и питания, наличие вредных привычек, что позволит выполнить точную диагностику и подобрать наиболее план лечения. Это гарантирует высокий уровень оказания медицинской помощи.
Профилактика отека Квинке
Профилактические мероприятия возможны только в той ситуации, когда установлена причина отека Квинке и по возможности избегать взаимодействие с аллергеном, провоцирующим возникновение аллергической реакции. Кроме того, таким больным нужно вылечить существующие очаги хронической инфекции, так как они способствуют общей аллергизации организма. Периодически назначаются курсы антигистаминных препаратов для профилактики отека Квинке, например, в период цветения растений при аллергии на пыльцу.
Лечение аллергических заболеваний – одно из приоритетных направлений работы клиники «Семейная».
Запись на прием к врачу аллергологу
Обязательно пройдите консультацию квалифицированного специалиста в области аллергологии в клинике «Семейная».
Чтобы уточнить цены на прием врача аллерголога или другие вопросы пройдите по ссылке ниже
Отек гортани — обзор
Поздние эффекты
Отек гортани различной степени может сохраняться после лучевой терапии по поводу рака гортани. У пациентов, облученных по поводу рака голосовой щели, частота отека гортани легкой и средней степени тяжести, сохраняющегося более 3 месяцев после лучевой терапии, составляет от 10% до 25%. 100,192,194 Частота тяжелого отека гортани составляет от 1,5% до 4,6%. 62,97,111,116,174 Частота отека гортани увеличивается с увеличением общей дозы, размера поля, дозы на фракцию и Т-стадии поражения.* Рандомизированное исследование показало, что стойкий отек гортани возник у 4% пациентов, получавших 5 × 5 – см 2 полей и у 21% пациентов с 6 × 6 – см 2 полей, и никакой разницы в местном контроле в двух руках. 174
Стойкий отек гортани после лучевой терапии по поводу рака голосовой связки часто представляет собой дилемму лечения для онколога-радиолога и хирурга головы и шеи. В серии из 247 пациентов, облученных по поводу рака голосовой связки, отек гортани, сохраняющийся более 3 месяцев после лучевой терапии, развился у 38 пациентов (15.4%). 192 У 17 (44,7%) этих пациентов отек гортани был связан с персистирующим или рецидивирующим заболеванием, хотя только 25,4% пациентов с неконтролируемым заболеванием имели отек гортани. Наша текущая политика ведения пациентов со стойким отеком гортани после лучевой терапии по поводу рака голосовой связки заключается в принятии изначально консервативных мер с отдыхом для голоса; воздержание от алкоголя и сигарет; а также тщательные и тщательные контрольные обследования, включая прямую ларингоскопию, если необходимо. Антибиотики и стероиды можно использовать при подозрении на инфекцию или когда отек достаточно серьезен, чтобы значительно нарушить дыхательные пути. Если он мягкий и стабильный, если не развивается видимый рецидив, и особенно если он ограничен аритеноидами, биопсия не проводится из-за риска индукции некроза гортани. Однако, если отек прогрессирует и не поддается консервативным мерам и есть серьезные подозрения на стойкое и рецидивирующее заболевание, для установления диагноза проводят биопсию.Спасательная операция проводится при положительных результатах биопсии. Визуализирующие исследования, включая МРТ и ПЭТ, могут быть полезны для отличия отека от опухоли.
Антибиотики и стероиды можно использовать при подозрении на инфекцию или когда отек достаточно серьезен, чтобы значительно нарушить дыхательные пути. Если он мягкий и стабильный, если не развивается видимый рецидив, и особенно если он ограничен аритеноидами, биопсия не проводится из-за риска индукции некроза гортани. Однако, если отек прогрессирует и не поддается консервативным мерам и есть серьезные подозрения на стойкое и рецидивирующее заболевание, для установления диагноза проводят биопсию.Спасательная операция проводится при положительных результатах биопсии. Визуализирующие исследования, включая МРТ и ПЭТ, могут быть полезны для отличия отека от опухоли.
Риск поздних эффектов в гортани зависит от размера фракции. 100,107,194,205 В серии из 208 пациентов, облученных для T 1 и T 2 карцином голосовых связок, о которых сообщил Деоре и его коллеги, умеренный или тяжелый поздний отек гортани развился у 44% пациентов, получавших 50 Гр в 3 раза. недели в 3.33 Гр / фракция у 18% пациентов, получавших 60 Гр за 5 недель при 2,5 Гр / фракцию, и у 17,2% пациентов, получавших 60,75 Гр за 5,5 недель при 2,25 Гр / фракция. 194 В серии из 303 пациентов, облученных по поводу T 1 или T 2 карциномы голосовой щели, о которых сообщили Менденхолл и его коллеги, частота умеренно тяжелых и тяжелых осложнений была значительно выше у пациентов, получавших более 2,25 Гр на фракцию. 107 Ямазаки обнаружил, что частота отека гортани более чем через шесть месяцев после лечения у пациентов, получавших 2.25 Гр или 2 Гр ничем не отличаются. 91 Поздний некроз гортани после лучевой терапии встречается редко, с зарегистрированной частотой приблизительно от 0% до 3% для рака голосовой щели † и от 1% до 2,5% для рака надгортанной области. 127 , 135 При использовании доз до 66 Гр во фракциях 2 Гр или 63 Гр во фракциях 2,25 Гр Ямазаки и его коллеги не наблюдали серьезных поздних осложнений. 91
91
Уровень серьезной токсичности выше у пациентов, получивших послеоперационное облучение после операции по сохранению гортани.В серии из 60 пациентов с надгортанной карциномой промежуточной стадии, перенесших надгортанную ларингэктомию, 50 (83%) перенесли послеоперационную лучевую терапию. 22 Незначительные осложнения возникли у девяти пациентов (14%), в том числе у трех был паралич голосовых связок, у двух — дисфагия, вызванная стриктурой или нарушением моторики пищевода, у двух — свищи, у одного — гематома и у одного — раневая инфекция. Значительные осложнения возникли еще у девяти пациентов (14%). Семи пациентам (11%) потребовалась гастростомия из-за длительной неспособности поддерживать адекватное пероральное потребление; одному потребовалось внутривенное переедание, другому — трахеостомия.Основные осложнения включали двух послеоперационных смертей и трех пациентов (5%), которым была выполнена полная ларингэктомия по поводу трудноизлечимой аспирации. Исследование RTOG по послеоперационной лучевой терапии при распространенном раке гортани показало, что только 17 пациентов из 270 имели поздние осложнения от умеренных до тяжелых, а смертей, связанных с лечением, не было. 206
По мере того, как все больше пациентов будут получать и выживать по агрессивным протоколам сохранения органов при раке головы и шеи, будет получаться лучшее понимание долгосрочных побочных эффектов, связанных с этим лечением.Двумя связанными с лечением токсичностями, которые больше всего влияют на качество жизни пациентов после облучения по поводу рака головы и шеи, являются дисфункция глотания и ксеростомия. 207 Становится очевидным, что одним из основных поздних эффектов агрессивного режима облучения с химиотерапией или без нее является длительная дисфункция глотки и пищевода, приводящая к дисфагии и зависимости от чрескожной эндоскопической гастрономии (ПЭГ). Исследование, проведенное в Нидерландах, показало, что дисфункция глотания оказывает более заметное влияние на качество жизни пациентов после лечения, чем ксеростомия.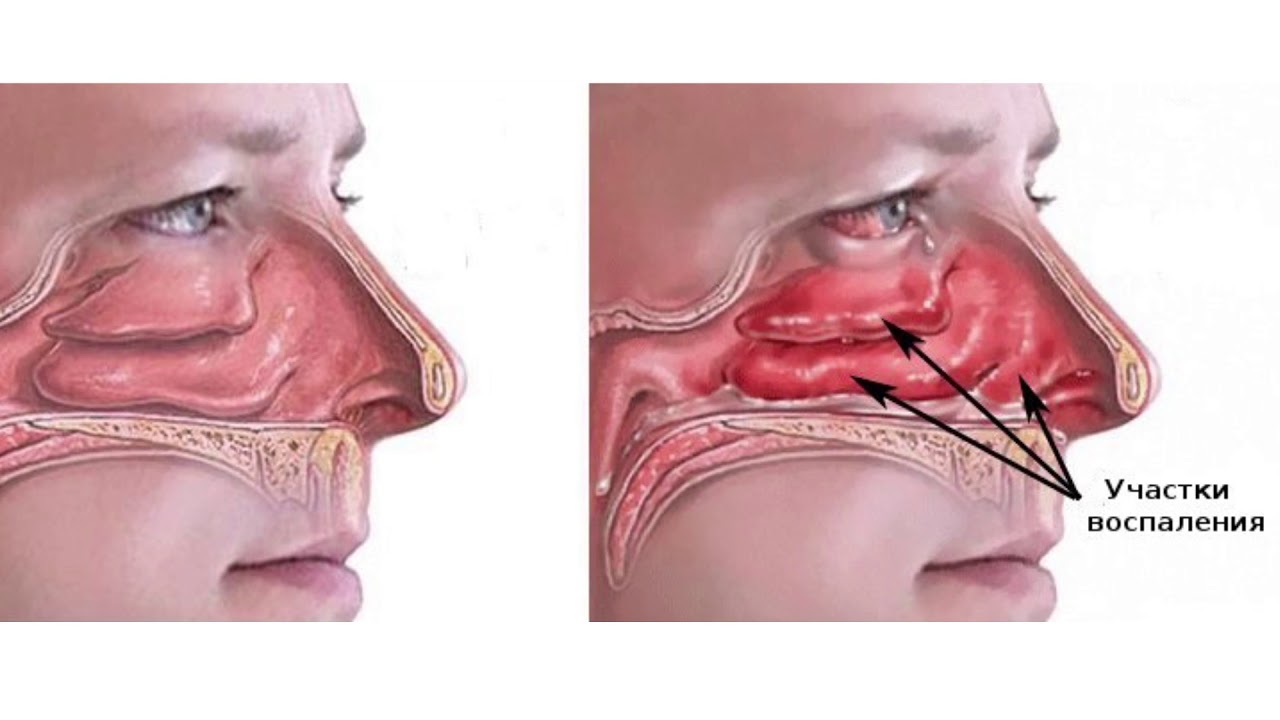 Недавнее исследование доктора медицины Андерсона показало, что частота аспирации при проглатывании бария после окончательного облучения превышала 80% (60% получали сопутствующую химиотерапию) и что 50% пациентов аспирировали беззвучно. 38% пациентов в этом исследовании нуждались в длительном питании через зонд. 208 Частота стриктуры глотки после химиолучевой терапии может достигать 50%. 209 , 210 Комбинированный анализ RTOG поздней токсичности после химиолучевой терапии рака головы и шеи показал, что почти 50% пациентов будут испытывать тяжелую позднюю глоточно-пищеводную токсичность. 145 Факторами, способствующими развитию поздней токсичности после химиолучевой терапии, являются пожилой возраст, поздняя Т-стадия и опухоли гортани / гортани.
Недавнее исследование доктора медицины Андерсона показало, что частота аспирации при проглатывании бария после окончательного облучения превышала 80% (60% получали сопутствующую химиотерапию) и что 50% пациентов аспирировали беззвучно. 38% пациентов в этом исследовании нуждались в длительном питании через зонд. 208 Частота стриктуры глотки после химиолучевой терапии может достигать 50%. 209 , 210 Комбинированный анализ RTOG поздней токсичности после химиолучевой терапии рака головы и шеи показал, что почти 50% пациентов будут испытывать тяжелую позднюю глоточно-пищеводную токсичность. 145 Факторами, способствующими развитию поздней токсичности после химиолучевой терапии, являются пожилой возраст, поздняя Т-стадия и опухоли гортани / гортани.
IMRT и амифостин, радиопротектор, могут снизить частоту ксеростомии. 176 , 211 К сожалению, попытки уменьшить мукозит и дисфагию были менее успешными, но есть некоторые ранние данные, позволяющие предположить, что снижение дозы на констрикторы глотки может быть осуществимо в будущем. 178,179,212,213
В MSKCC мы часто размещаем профилактический ПЭГ перед началом химиолучевой терапии пациентам с местнораспространенным заболеванием. Это улучшает состояние питания наших пациентов. Другие группы также показали, что использование трубок с ПЭГ может значительно снизить потерю веса и частоту госпитализаций по поводу обезвоживания и осложнений мукозита. Прерывания лечения также можно избежать, используя трубки ПЭГ у пациентов с хорошим состоянием здоровья.Двухлетний риск развития зависимости от ПЭГ после лечения после химиолучевой терапии с использованием IMRT для пациентов с местнораспространенным раком гортани составил 15%. Это выгодно отличается от других отчетов, в которых используются методы, не связанные с IMRT. 208 Чрезвычайно важно, чтобы даже пациенты с трубками из ПЭГ продолжали глотать в течение всего курса облучения; невыполнение этого может значительно увеличить риск долгосрочной дисфункции глотания и зависимости от ПЭГ. 214
214
Качество голоса после облучения при раке гортани обычно очень хорошее и превосходит качество, достигаемое после операции по сохранению гортани.Тем не менее до 60% пациентов могут испытывать некоторое снижение голосовой функции. 87 , 215 Пациенты, у которых была снята пуповина до облучения, и те, кто продолжает курить после завершения облучения, подвергаются повышенному риску плохого качества голоса. 74 , 216 Интенсивная голосовая терапия может улучшить качество голоса у пациентов, страдающих этим. 215 В исследованиях, в которых используются субъективные результаты, сообщаемые пациентами, до 80% пациентов возвращаются к нормальному качеству голоса после облучения.Однако объективное качество голоса почти всегда меняется.
Новые данные показали, что облучение области головы и шеи увеличивает риск заболевания сонной артерии и может увеличить риск инсульта. 217 , 218 Большой анализ выживаемости, эпидемиологии и конечных результатов (SEER) -Medicare показал, что у одной трети пациентов, подвергшихся окончательному облучению головы и шеи, произойдет цереброваскулярное событие, если они не уступят другим причинам. в течение 10 лет лечения.Для сравнения, только четверть пациентов, перенесших операцию, в этот же период страдают цереброваскулярными нарушениями.
Еще одним частым побочным эффектом облучения области головы и шеи является гипотиреоз. Приблизительно от 50% до 60% пациентов, которые проходят скрининг тиреотропного гормона (ТТГ), будут иметь повышенный уровень ТТГ в течение 5 лет после приема 50 Гр в нижнюю часть шеи. Когда скрининг обычно не используется, уровень гипотиреоза составляет около 30%. 219-221 Поскольку щитовидная железа обычно удаляется во время ларингэктомии, неудивительно, что хирургическое вмешательство в дополнение к облучению шеи значительно увеличивает риск развития гипотиреоза. 222 Исследование Университета Флориды, в котором все пациенты получали не менее 50 Гр на щитовидную железу, показало, что у 80% пациентов, получавших послеоперационную лучевую терапию, развился гипотиреоз по сравнению с только 40% пациентов, получавших радикальную лучевую терапию. 221 Более поздняя стадия также увеличивает риск развития гипотиреоза, потому что пациенты с более поздней стадией заболевания получают более высокие дозы на щитовидную железу. Среднее время развития гипотиреоза составляет от 6 до 24 месяцев, и у большинства пациентов это осложнение развивается в течение 5 лет.Пациентов следует проверять на уровень функции щитовидной железы каждые 6 месяцев в течение первых 5 лет после лечения и ежегодно в дальнейшем.
222 Исследование Университета Флориды, в котором все пациенты получали не менее 50 Гр на щитовидную железу, показало, что у 80% пациентов, получавших послеоперационную лучевую терапию, развился гипотиреоз по сравнению с только 40% пациентов, получавших радикальную лучевую терапию. 221 Более поздняя стадия также увеличивает риск развития гипотиреоза, потому что пациенты с более поздней стадией заболевания получают более высокие дозы на щитовидную железу. Среднее время развития гипотиреоза составляет от 6 до 24 месяцев, и у большинства пациентов это осложнение развивается в течение 5 лет.Пациентов следует проверять на уровень функции щитовидной железы каждые 6 месяцев в течение первых 5 лет после лечения и ежегодно в дальнейшем.
Несмотря на множество побочных эффектов от агрессивных протоколов сохранения органов, исследования показывают, что качество жизни после химиолучевой терапии выше, чем после операции. 223 , 224 Однако одного сохранения органов недостаточно для поддержания качества жизни, и конечной целью лечения является излечение с сохранением функции органов.В тех случаях, когда это не достигается, качество жизни при сохранении органов может быть не лучше, чем после ларингэктомии. 225
отек гортани — Определение | OpenMD.com
Аномальное скопление жидкости и отек в тканях гортани.
Онтология фенотипа человека (HPO)
Проект онтологии человеческого фенотипа, 2017
Аномальное скопление жидкости в тканях любой части гортани, обычно связанное с травмами гортани и аллергическими реакциями.
Предметные рубрики NLM Medical
Национальная медицинская библиотека США (NLM), 2018
Отек из-за чрезмерного скопления жидкости в гортани.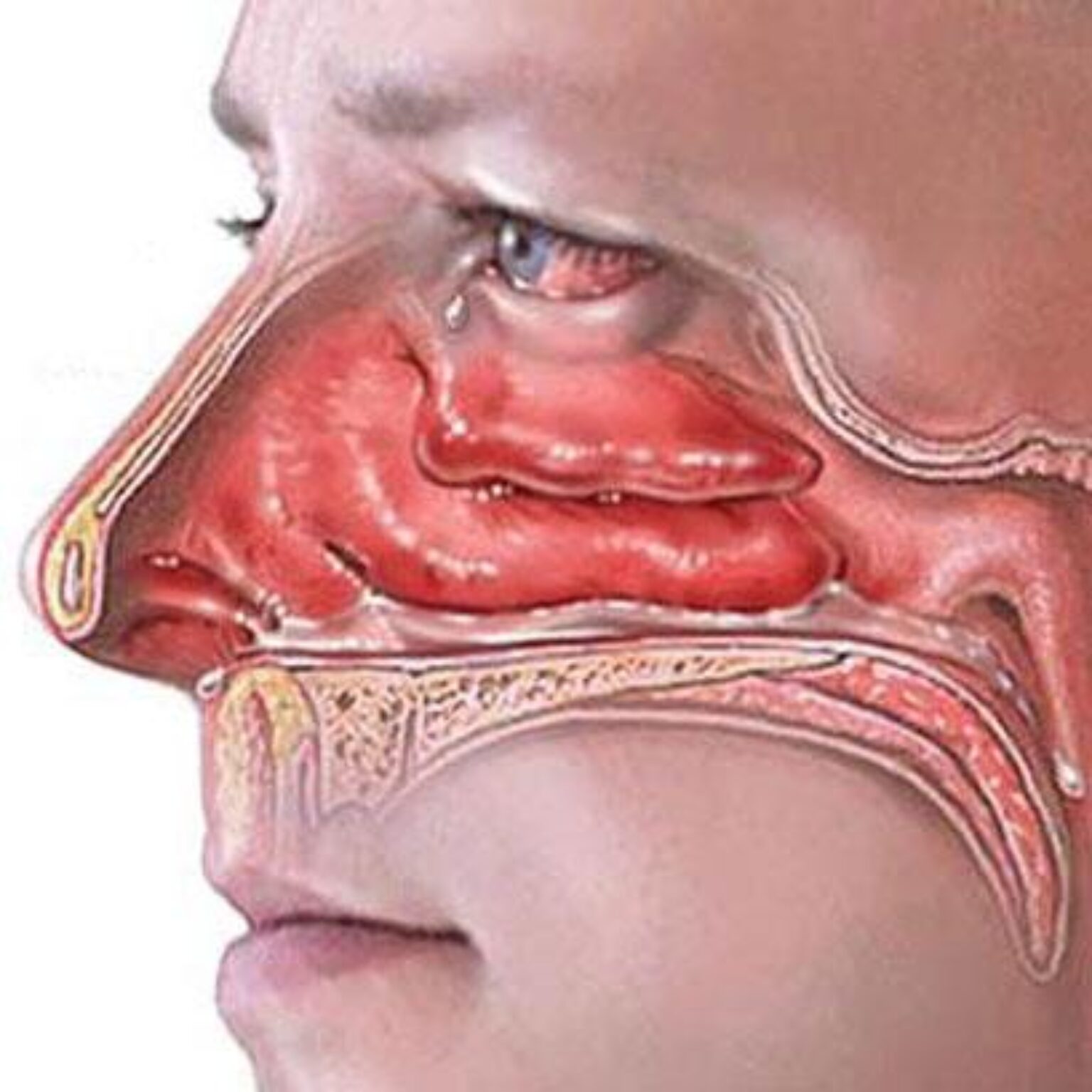
Тезаурус NCI
Национальный институт рака США (NCI), 2017 г.
Заболевание, характеризующееся отеком из-за чрезмерного скопления жидкости в гортани.
Общие критерии терминологии для нежелательных явлений
Национальный институт рака США (NCI), 2017 г.
Этот контент , а не следует использовать вместо проверенных с медицинской точки зрения справочных материалов для поддержки принятия решений или профессиональных медицинских рекомендаций.Некоторые термины могут иметь альтернативные или обновленные определения, не отраженные в этом наборе. Определения на этой странице не следует считать полными или актуальными.
Текущее лечение ангионевротического отека, вызванного ингибиторами АПФ
Айгорен-Пурсун Э., Магерл М., Мэтцель А., Маурер М. Эпидемиология ангионевротического отека, опосредованного брадикинином: систематическое исследование эпидемиологических исследований. Eur J Rare Dis. 2018; 13 (1): 73.
Google Scholar
Do TP, Seetasith A, Belleli R, Schlienger RG, Corda S, Burudpakdee C и др. Когортное исследование базы данных для оценки риска ангионевротического отека среди пациентов с сердечной недостаточностью, принимающих ингибиторы ангиотензинпревращающего фермента в США. Am J Cardiovasc Drugs. 2018. 18 (3): 205–11.
Артикул CAS PubMed Google Scholar

Райхман М.Э., Вернеке М., Грэм Д.Д., Ляо Дж., Яп Дж., Чилларидж Й. и др. Ангионевротический отек, связанный с антигипертензивными препаратами: изменение эффекта в зависимости от расы / этнической принадлежности.Pharmacoepidemiol Drug Saf. 2017; 26 (10): 1190–6.
Артикул CAS PubMed Google Scholar
Ким С.Дж., Брукс Дж.С., Шейх Дж., Каплан М.С., Голдберг Б.Дж. Смертность от ангионевротического отека в США, 1979-2010 гг. Ann Allergy Asthma Immunol: официальное издание Американского колледжа аллергии, астмы и иммунологии. 2014. 113 (6): 630–4. Это исследование дает подробное представление о причинах смерти от ангионевротического отека.
Депетри Ф., Тедески А., Куньо М. Ангионевротический отек и неотложная медицина: от патофизиологии к диагностике и лечению. Eur J Intern Med. 2019; 59: 8–13.
Wadelius M, Marshall SE, Islander G, Nordang L, Karawajczyk M, Yue QY, et al. Стандартизация фенотипа ангионевротического отека в области головы и шеи, вызванного агентами, действующими на ангиотензиновую систему. Clin Pharmacol Ther. 2014; 96 (4): 477–81.
Артикул CAS PubMed PubMed Central Google Scholar
Bork K, Barnstedt SE. Отек гортани и смерть от асфиксии после удаления зуба у четырех пациентов с наследственным ангионевротическим отеком. J Am Dent Assoc. 2003. 134 (8): 1088–94.
Артикул PubMed Google Scholar
Борк К., Хардт Дж., Витцке Г. Смертельные приступы гортани и смертность при наследственном ангионевротическом отеке из-за дефицита C1-INH. J Allergy Clin Immunol. 2012. 130 (3): 692–7.
Артикул PubMed Google Scholar
Bork K, Siedlecki K, Bosch S, Schopf RE, Kreuz W. Удушение отеком гортани у пациентов с наследственным ангионевротическим отеком. Mayo Clin Proc. 2000. 75 (4): 349–54.
Mayo Clin Proc. 2000. 75 (4): 349–54.
Артикул CAS PubMed Google Scholar
Oschatz C, Maas C, Lecher B, Jansen T., Bjorkqvist J, Tradler T, et al. Тучные клетки увеличивают проницаемость сосудов за счет инициируемого гепарином образования брадикинина in vivo. Иммунитет. 2011. 34 (2): 258–68.
Артикул CAS PubMed Google Scholar
Маас С., Говерс-Римслаг Ю.В., Баума Б., Шикс Б., Хазенберг Б.П., Локхорст Н.М. и др. Неправильно свернутые белки активируют фактор XII у человека, что приводит к образованию калликреина без инициации коагуляции. J Clin Invest. 2008. 118 (9): 3208–18.
CAS PubMed PubMed Central Google Scholar
Каннемайер С., Сибамия А., Накадзава Ф., Трусхейм Х., Рупперт С., Маркарт П. и др. Внеклеточная РНК представляет собой естественный кофактор прокоагулянта в процессе свертывания крови.Proc Natl Acad Sci U S. A. 2007; 104 (15): 6388–93.
Артикул CAS PubMed PubMed Central Google Scholar
Muller F, Mutch NJ, Schenk WA, Smith SA, Esterl L, Spronk HM, et al. Полифосфаты тромбоцитов являются провоспалительными и прокоагулянтными медиаторами in vivo. Клетка. 2009. 139 (6): 1143–56.
Артикул CAS PubMed PubMed Central Google Scholar
Моррисон, округ Колумбия, Кокрановская группа специалистов. Прямые доказательства активации фактора Хагемана (фактор XII) бактериальными липополисахаридами (эндотоксинами). J Exp Med. 1974. 140 (3): 797–811.
Артикул CAS PubMed PubMed Central Google Scholar
Кон Д.М., Зеерледер СС. Angioedeem: классификация, диагностика отдельно. Ned Tijdschr Hematol. 2017; 14: 282–7.
2017; 14: 282–7.
Марсо Ф, Гесс Дж. Ф., Бачваров ДР. Рецепторы B1 для кининов.Pharmacol Rev.1998; 50 (3): 357–86.
CAS PubMed Google Scholar
Куньо М., Нуссбергер Дж., Чикарди М., Агостони А. Брадикинин и патофизиология ангионевротического отека. Int Immunopharmacol. 2003. 3 (3): 311–7. Это исследование дает хороший обзор патофизиологии брадикинина и его связи с ангионевротическим отеком.
Шима С., Маджима М., Катори М. Стабильный метаболит, Arg-Pro-Pro-Gly-Phe, брадикинина в пути деградации в плазме человека.Jpn J Pharmacol. 1992. 60 (2): 111–9.
Артикул CAS PubMed Google Scholar
Yang HY, Erdos EG, Levin Y. Дипептидилкарбоксипептидаза, которая превращает ангиотензин I и инактивирует брадикинин. Biochim Biophys Acta. 1970. 214 (2): 374–6.
Артикул CAS PubMed Google Scholar
Группа исследования CONSENSUS. Влияние эналаприла на смертность при тяжелой застойной сердечной недостаточности.результаты Совместного исследования выживания эналаприла в Северной Скандинавии (КОНСЕНСУС). N Engl J Med. 1987. 316 (23): 1429–35.
Льюис Э.Дж., Hunsicker LG, Bain RP, Rohde RD. Влияние ингибирования ангиотензин-превращающего фермента на диабетическую нефропатию. Коллективная исследовательская группа. N Engl J Med. 1993. 329 (20): 1456–62.
Артикул CAS PubMed Google Scholar
van Vark LC, Bertrand M, Akkerhuis KM, Brugts JJ, Fox K, Mourad JJ, et al.Ингибиторы ангиотензинпревращающего фермента снижают смертность при гипертонии: метаанализ рандомизированных клинических испытаний ингибиторов ренин-ангиотензин-альдостероновой системы с участием 158 998 пациентов. Eur Heart J. 2012; 33 (16): 2088–97.
Артикул CAS PubMed PubMed Central Google Scholar

Al-Mallah MH, Tleyjeh IM, Abdel-Latif AA, Weaver WD. Ингибиторы ангиотензинпревращающего фермента при ишемической болезни сердца и сохранении систолической функции левого желудочка: систематический обзор и метаанализ рандомизированных контролируемых исследований.J Am Coll Cardiol. 2006. 47 (8): 1576–83.
Артикул CAS PubMed Google Scholar
Махмудпур С.Х., Баранова Е.В., Суверейн П.С., Ассельбергс Ф.В., де Бур А., Мейтланд-ван дер Зее А.Х. Детерминанты непереносимости ингибитора ангиотензинпревращающего фермента (ИАПФ) и ангионевротический отек в UK Clinical Practice Research Datalink. Br J Clin Pharmacol. 2016; 82 (6): 1647–59.
Артикул CAS PubMed PubMed Central Google Scholar
Холлберг П., Надь Дж., Каравайчик М., Норданг Л., островитянин Г., Норлинг П. и др. Сравнение клинических факторов у пациентов с ангионевротическим отеком и кашлем, вызванным ингибиторами ангиотензинпревращающего фермента. Энн Фармакотер. 2017; 51 (4): 293–300.
Артикул CAS PubMed Google Scholar
Бас М., Греве Дж., Стелтер К., Бир Х., Старк Т., Хоффманн Т.К. и др. Терапевтическая эффективность икатибанта при ангионевротическом отеке, вызванном ингибиторами ангиотензинпревращающего фермента: серия случаев.Ann Emerg Med. 2010. 56 (3): 278–82.
Артикул PubMed Google Scholar
Bas M, Hoffmann TK, Kojda G. Икатибант при ангионевротическом отеке, индуцированном ингибиторами АПФ. N Engl J Med. 2015; 372 (19): 1867–8.
PubMed Google Scholar
Синерт Р., Леви П., Бернштейн Дж. А., Боди Р., Сивилотти, MLA, Моеллман Дж. И др. Рандомизированное испытание икатибанта при ангионевротическом отеке верхних дыхательных путей, вызванном ингибиторами ангиотензинпревращающего фермента. J Allergy Clin Immunol Pract. 2017; 5 (5): 1402–9.e3. Это исследование показывает отсутствие эффекта икатибанта на ангионевротический отек, вызванный АПФ.
J Allergy Clin Immunol Pract. 2017; 5 (5): 1402–9.e3. Это исследование показывает отсутствие эффекта икатибанта на ангионевротический отек, вызванный АПФ.
Straka BT, Ramirez CE, Byrd JB, Stone E, Woodard-Grice A, Nian H, et al. Влияние антагонизма рецепторов брадикинина на ангионевротический отек, связанный с ингибиторами АПФ. J Allergy Clin Immunol. 2017; 140 (1): 242–8.e2.
Артикул CAS PubMed Google Scholar
Фаркас Х., Мартинес-Сагер И., Борк К., Боуэн Т., Крейг Т., Франк М. и др.Международный консенсус по диагностике и ведению педиатрических пациентов с наследственным ангионевротическим отеком с дефицитом ингибитора C1. Аллергия. 2017; 72 (2): 300–13.
Артикул CAS PubMed Google Scholar
Katelaris CH. Неотложное лечение приступов наследственного ангионевротического отека. Immunol Allergy Clin N Am. 2017; 37 (3): 541–56.
Артикул Google Scholar
Льюис Л.М., Граффео С., Кросли П., Клауснер Х.А., Кларк С.Л., Франк А. и др. Экаллантид для неотложного лечения ангионевротического отека, вызванного ингибитором ангиотензинпревращающего фермента: многоцентровое рандомизированное контролируемое исследование. Ann Emerg Med. 2015; 65 (2): 204–13. Это исследование, как и исследование Sinert, показывает отсутствие эффекта от лечения НАО при ангионевротическом отеке, вызванном АПФ.
Бернштейн Дж. А., Моеллман Дж. Дж., Коллинз С. П., Харт К. В., Линдселл С. Дж.. Эффективность экаллантида при лечении ангионевротического отека, вызванного ингибиторами ангиотензинпревращающего фермента, в отделениях неотложной помощи.Ann Allergy Asthma Immunol. 2015; 114 (3): 245–9.
Артикул CAS PubMed Google Scholar
Nielsen EW, Gramstad S. Ангионевротический отек, вызванный ингибитором ангиотензинпревращающего фермента (АПФ), обработанный концентратом ингибитора комплемента 1 (C1).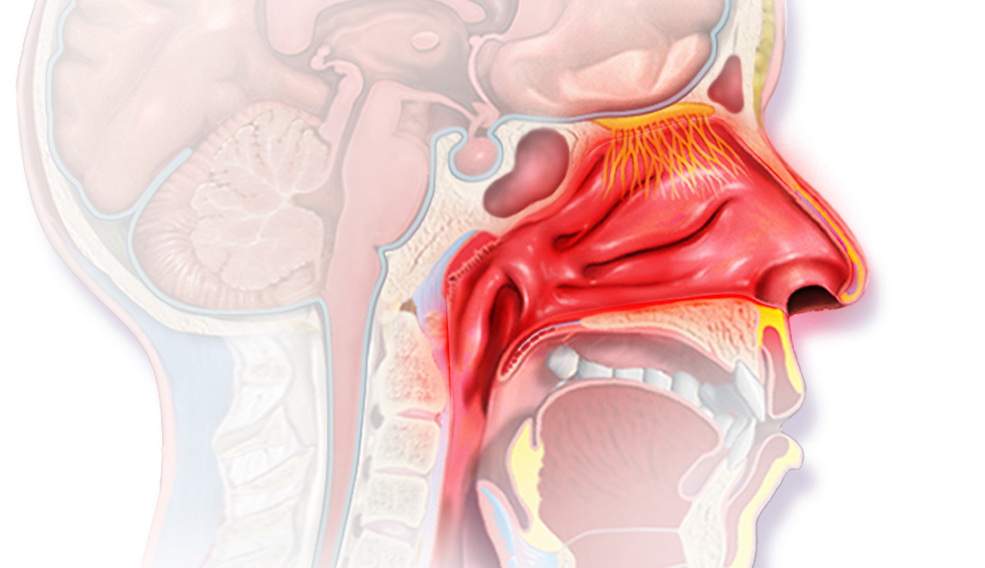 Acta Anaesthesiol Scand. 2006. 50 (1): 120–2.
Acta Anaesthesiol Scand. 2006. 50 (1): 120–2.
Артикул CAS PubMed Google Scholar
Греве Дж., Бас М., Хоффманн Т.К., Шулер П.Дж., Веллер П., Койда Г. и др.Влияние ингибитора С1-эстеразы на ангионевротический отек, вызванный ингибитором ангионевротического отека. Ларингоскоп. 2015; 125 (6): E198–202.
Артикул CAS PubMed Google Scholar
Leibfried M, Kovary A. Ингибитор C1-эстеразы (Berinert) для ангионевротического отека, вызванного ингибитором АПФ: два сообщения о случаях. J Pharm Pract. 2017; 30 (6): 668–71.
Артикул PubMed Google Scholar
Lipski SM, Casimir G, Vanlommel M, Jeanmaire M, Dolhen P. Ангионевротический отек, вызванный ингибиторами ангиотензинпревращающего фермента, леченный концентратом ингибитора C1-эстеразы (Berinert®): об одном случае и обзор терапевтического арсенала. Clinl Case Rep. 2015; 3 (2): 126–30.
Артикул Google Scholar
Riha HM, Summers BB, Rivera JV, Van Berkel MA. Новые методы лечения ангионевротического отека, вызванного ингибиторами ангиотензинпревращающего фермента: систематический обзор текущих данных.J Emerg Med. 2017; 53 (5): 662–79.
Артикул PubMed Google Scholar
Маллал С., Нолан Д., Витт С., Масел Г., Мартин А.М., Мур С. и др. Связь между присутствием HLA-B * 5701, HLA-DR7 и HLA-DQ3 и гиперчувствительностью к ингибитору обратной транскриптазы ВИЧ-1 абакавиру. Ланцет (Лондон, Англия). 2002. 359 (9308): 727–32.
Артикул CAS Google Scholar
Mahmoudpour SH, Leusink M, van der Putten L, Terreehorst I, Asselbergs FW, de Boer A, et al. Фармакогенетика ангионевротического отека и кашля, вызванных ингибиторами АПФ: систематический обзор и метаанализ. Фармакогеномика. 2013. 14 (3): 249–60.
Фармакогеномика. 2013. 14 (3): 249–60.
Артикул CAS PubMed Google Scholar
Mahmoudpour SH, Veluchamy A, Siddiqui MK, Asselbergs FW, Souverein PC, de Keyser CE, et al. Метаанализ полногеномных ассоциативных исследований непереносимости ингибиторов ангиотензинпревращающего фермента.Pharmacogenet Genomics. 2017; 27 (3): 112–9.
Артикул CAS PubMed PubMed Central Google Scholar
Moholisa RR, Rayner BR, Patricia Owen E, Schwager SL, Stark JS, Badri M, et al. Связь полиморфизма рецептора В2 и активности АПФ с ангионевротическим отеком, индуцированным ингибитором АПФ, у чернокожих и представителей смешанной расы Южной Африки. J Clin Hypertens (Гринвич). 2013; 15 (6): 413–9.
Артикул CAS Google Scholar
Костис В.Дж., Шетти М., Чоудхури Ю.С., Костис Дж. Б. Ангионевротический отек, индуцированный ингибиторами АПФ: обзор. Curr Hypertens Rep.2018; 20 (7): 55.
Артикул CAS PubMed Google Scholar
Льюис Л.М. Ангионевротический отек: этиология, патофизиология, современные и новые методы лечения. J Emerg Med. 2013. 45 (5): 789–96.
Артикул PubMed Google Scholar
Ангио-отек: обзор дифференциальной диагностики и клинического ведения | BJA Education
Ангио-отек — редкое, но потенциально опасное для жизни заболевание.
Анафилаксия, наследственный ангионевротический отек (HAE) и приобретенный ангионевротический отек (AAE) являются наиболее вероятными состояниями, вызывающими отек дыхательных путей, и поэтому наиболее важны для анестезиолога.
Своевременное распознавание и лечение основного клинического состояния может предотвратить значительную заболеваемость и смертность.

После постановки диагноза необходимо принять профилактические меры, чтобы избежать будущих эпизодов отека Квинке.
В последние годы были достигнуты успехи в разработке новых методов лечения HAE и приобретенного ангионевротического отека (AAE).
Ангио-отек — это безболезненный отек подкожных или подслизистых тканей в любой части тела из-за повышенной проницаемости сосудов. Это может вызвать симптомы, вторичные по отношению к давлению на соседние структуры, но также может привести к опасным для жизни осложнениям, возникающим в дыхательных путях. Несмотря на то, что ангионевротический отек является относительно редким клиническим состоянием, он имеет большое значение для анестезиолога, которого могут попросить помочь с экстренной обработкой проходимости дыхательных путей при острых проявлениях или представить пациентам с ангионевротическим отеком в анамнезе в обычном операционном списке.Это требует дополнительных мер предосторожности перед применением анестезии.
Ангио-отек может возникать в результате ряда клинических состояний, и цель этой статьи — дать обзор дифференциальных диагнозов и клинического ведения.
Причины отека Квинке
Ангио-отек вызывается увеличением проницаемости сосудов при экстравазации жидкости в подслизистые или подкожные ткани. Точный механизм, который приводит к увеличению проницаемости сосудов, зависит от основного клинического состояния.Это может быть результатом дегрануляции тучных клеток (при аллергических реакциях), накопления брадикинина [при лечении ингибиторами ангиотензинпревращающего фермента (АПФ)] или недостатка эстеразы C1 (при наследственном или приобретенном ангио-отеке), что также приводит к к увеличению брадикинина. В случаях, когда, несмотря на тщательное обследование, основная причина не может быть выявлена, ангионевротический отек считается идиопатическим.
Наиболее частым триггером отека Квинке является аллергическая реакция. Второе наиболее частое проявление — идиопатический ангионевротический отек, за которым следует ангионевротический отек, вызванный ингибиторами АПФ.Наследственный и приобретенный ангионевротический отек (AAE) — очень редкие состояния.
Второе наиболее частое проявление — идиопатический ангионевротический отек, за которым следует ангионевротический отек, вызванный ингибиторами АПФ.Наследственный и приобретенный ангионевротический отек (AAE) — очень редкие состояния.
Аллергический отек Квинке
Аллергический ангио-отек может быть следствием IgE-опосредованной анафилаксии или не-IgE-опосредованной анафилаксии (ранее известной как анафилактоидные реакции). Последний общий путь этих реакций — дегрануляция тучных клеток, высвобождение медиаторов воспаления, таких как гистамин, и активация комплемента. Клинически они проявляются одинаково. Тяжелые аллергические реакции могут проявляться рядом признаков и симптомов, таких как покраснение кожи и крапивница (70%), бронхоспазм (40%) и сердечно-сосудистые признаки, варьирующиеся от гипотонии до остановки сердца (75%).Симптомы могут варьироваться от чисто кожных до полноценной картины анафилактического шока и, как правило, проявляются в течение нескольких минут после воздействия антигена. Во время анестезии распознавание аллергической реакции может быть отложено, так как ключевые признаки, такие как бронхоспазм и гипотензия, могут быть вызваны многими другими причинами. Ангио-отек возникает только в 12% анафилактических реакций. Начало может быть молниеносным с быстрым развитием нарушения дыхательных путей.
Диагностика
Диагноз основывается на интерпретации клинической картины в контексте воздействия потенциального аллергена.Во время анестезии наиболее частыми виновниками являются нейромышечные блокаторы, антибиотики и нестероидные анальгетики. Подсказки могут лежать в истории болезни, такой как предыдущая чувствительность к лекарствам, пищевым продуктам, укусам насекомых, латексу и т. Д. Однако, как и в случае не-IgE-опосредованных реакций, предварительное воздействие аллергенного агента не всегда необходимо.
Лечение
Сотрудничество в рамках квалифицированной команды необходимо для одновременной диагностики и лечения в соответствии с подходом ABC. Подозреваемый антиген следует немедленно удалить. Следует сохранить вентиляцию со 100% кислородом и рассмотреть возможность ранней интубации трахеи. Эндотрахеальная (ЭТ) трубка меньшего размера может потребоваться для успешного лечения отеков дыхательных путей. Если имеется гипотензия, подъем ног, начало основной системы жизнеобеспечения, если показано, и введение в / в. кристаллоид при высокой скорости инфузии — это первые шаги в лечении. Раннее введение адреналина (0,5 мл с шагом 1: 1000 в / м.или 0,5 мл болюсов 1:10 000 в / в). Вторичное лечение включает стероиды (гидрокортизон, 100–300 мг внутривенно) и антигистаминные препараты (хлорфенамин, 10–20 мг внутривенно).
Подозреваемый антиген следует немедленно удалить. Следует сохранить вентиляцию со 100% кислородом и рассмотреть возможность ранней интубации трахеи. Эндотрахеальная (ЭТ) трубка меньшего размера может потребоваться для успешного лечения отеков дыхательных путей. Если имеется гипотензия, подъем ног, начало основной системы жизнеобеспечения, если показано, и введение в / в. кристаллоид при высокой скорости инфузии — это первые шаги в лечении. Раннее введение адреналина (0,5 мл с шагом 1: 1000 в / м.или 0,5 мл болюсов 1:10 000 в / в). Вторичное лечение включает стероиды (гидрокортизон, 100–300 мг внутривенно) и антигистаминные препараты (хлорфенамин, 10–20 мг внутривенно).
Бронходилататоры (сальбутамол, 5 мг в небулайзере или 3–20 мкг мин –1 внутривенная инфузия) могут использоваться для лечения стойкого бронхоспазма. И.В. Также можно рассмотреть аминофиллин или сульфат магния. Инфузия катехоламинов (адреналин 0,05–0,1 мкг кг –1 мин –1 или норадреналин 0,05–0.1 мкг кг -1 мин -1 ) может потребоваться, поскольку сердечно-сосудистая нестабильность может длиться несколько часов. Впоследствии пациенты будут нуждаться в тщательном наблюдении в зоне высокой зависимости. 1
Расследования
Наиболее важным тестом для подтверждения диагноза анафилаксии является определение триптазы тучных клеток в сыворотке крови. В случае реакций во время общей анестезии идеальная потребность в образце — это первоначальный образец сразу после начала реанимации, второй образец через 1-2 часа после появления симптомов и третий образец через 24 часа или через 24 часа после начала реанимации. выздоровление (e.грамм. в диспансере аллергии). Последний обеспечивает базовый уровень триптазы. Если уровень триптазы повышен, пациента следует направить в клинику аллергии для кожного укола или определения специфического IgE. Также следует рассмотреть вопрос о выпуске медицинского браслета и EpiPen ® .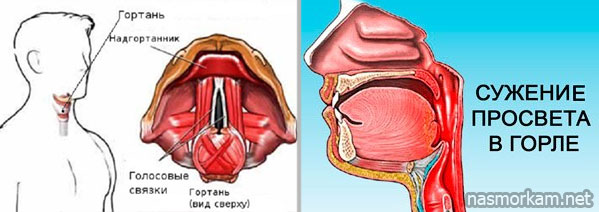 О реакциях на лекарства следует сообщать в CSM и Национальную базу данных анестезиологических анестетиков AABGI. Согласно рекомендациям AAGBI, в каждом отделении должен быть специальный анестезиолог, который является клиническим руководителем по анестезиологической анафилаксии.
О реакциях на лекарства следует сообщать в CSM и Национальную базу данных анестезиологических анестетиков AABGI. Согласно рекомендациям AAGBI, в каждом отделении должен быть специальный анестезиолог, который является клиническим руководителем по анестезиологической анафилаксии.
Иммунологический механизм
Иммунологический механизм, лежащий в основе аллергических реакций I типа, — это IgE-опосредованная дегрануляция тучных клеток и базофилов после воздействия антигена, приводящая к высвобождению гистамина, лейкотриенов, триптазы и простагландинов и активации каскада комплемента. Не-IgE-опосредованные реакции вызываются прямой дегрануляцией тучных клеток, высвобождением медиаторов, таких как гистамин, и активацией комплемента. Нет предшествующего воздействия антигена или вовлечения IgE.
Идиопатический отек Квинке
У значительного числа пациентов, посещающих амбулаторные аллергологические клиники, острый или рецидивирующий ангионевротический отек возник без какой-либо очевидной причины. В этих ситуациях ангио-отек может возникать изолированно и тогда называется идиопатическим ангионевротическим отеком или вместе с крапивницей, когда ее называют хронической идиопатической (спонтанной) крапивницей. 2 Недавние исследования, проведенные в нашем отделении Plymouth Hospitals NHS Trust, показали роль стресса в этих условиях.Такие пациенты подвержены риску ангионевротического отека из-за физического и эмоционального стресса, связанного с хирургическим вмешательством, хотя приступы, возникающие в ближайшем или более позднем послеоперационном периоде, часто трудно отличить от реакций на лекарства, вводимые либо во время общей анестезии, либо при возвращении пациента к палата (анальгетики, антибиотики). Хотя отек гортани в этом случае встречается реже, он все же может возникнуть.
Диагностика
Диагноз ставится путем исключения любой из других причин ангионевротического отека.
Лечение
Лечение состоит из антигистаминных препаратов и, в рефрактерных случаях, кортикостероидов. Ежегодный медицинский осмотр также рекомендуется для исключения любых скрытых скрытых заболеваний.
Ангионевротический отек, связанный с ингибиторами АПФ
ИнгибиторыАПФ и, реже, ингибиторы ангиотензина II являются наиболее частыми возбудителями, вызывающими отек Квинке. Это особенно часто встречается у афроамериканцев и иногда может приводить к опасному для жизни отеку дыхательных путей.Несомненно, следует избегать применения ингибиторов АПФ пациентам с идиопатическим или наследственным ангионевротическим отеком (НАО) в анамнезе.
Сообщается, что большинство ингибиторов АПФ на рынке вызывают ангионевротический отек, но неясно, почему только у некоторых пациентов, получающих лечение ингибиторами АПФ, развивается этот побочный эффект. Ангио-отек возникает у 0,1–0,5% пациентов, принимающих ингибиторы АПФ. Симптомы обычно носят спорадический характер и проходят в течение 2 месяцев после прекращения приема лекарства.
Ангиотензин-превращающий фермент обычно расщепляет ангиотензин I и брадикинин на более мелкие молекулы.Брадикинин инактивируется этим процессом. Считается, что пациенты, у которых на фоне лечения ингибиторами АПФ развивается ангионевротический отек, имеют врожденное или приобретенное нарушение активности карбоксипептидазы N, фермента, который обычно разрушает брадикинин. Это может привести к избытку брадикинина и вызвать ангионевротический отек. 3
Диагностика
Диагноз может быть поставлен на основании тщательного медицинского анамнеза, того факта, что ангионевротический отек особенно поражает губы и рот, а также отсутствия в семейном анамнезе ангионевротического отека.Уровни C3 и C4 в норме.
Лечение
Лечение состоит из прекращения приема лекарств и отказа от ингибиторов АПФ. В случае нарушения проходимости дыхательных путей следует вводить подкожный и распыленный адреналин вместе с экстренной обработкой проходимости дыхательных путей, как указано.
В случае нарушения проходимости дыхательных путей следует вводить подкожный и распыленный адреналин вместе с экстренной обработкой проходимости дыхательных путей, как указано.
Недостаточность ингибитора C1-эстеразы
Ингибитор C1-эстеразы (C1-INH) играет важную роль в системе комплемента. Он предотвращает аутоактивацию C1, первого фактора классического пути.Он также ингибирует несколько протеаз, участвующих в активации фибринолитической системы и коагуляции, хотя, по-видимому, это не оказывает клинического воздействия на гемостаз или свертывание крови. Недостаток C1-INH приводит к неконтролируемой активации комплемента с высвобождением вазоактивных и хемотаксических пептидов, вызывая повышенную проницаемость сосудов, расширение сосудов и сокращение гладких мышц сосудов. Это вызывает острый, локализованный, без язвочек, без зуда, неэритематозного и ограниченного ангионевротического отека.Отек может поражать любую часть тела, включая стенку кишечника. Отек обычно длится 2–5 дней, прежде чем исчезнет спонтанно. Считается, что основным посредником является брадикинин. Средства, применяемые для лечения аллергии (адреналин, стероиды, антигистаминные препараты), будут неэффективными.
Симптомы
Симптомы включают отек в пораженных участках и возможное нарушение дыхательных путей, а также симптомы острой непроходимости кишечника с анорексией, рвотой и сильной болью в животе.Отек чаще всего поражает лицо (губы, веки, язык), конечности и гениталии. Ошибочный диагноз является обычным явлением, поскольку симптомы, связанные с отеком Квинке, могут имитировать другие, более распространенные клинические состояния, такие как аллергия, аппендицит, спазм желчного пузыря, дивертикулит или синдром раздраженного кишечника. Это может привести к ненужным медицинским процедурам и лечению или даже к психиатрической помощи. 4
Дефицит ингибитора С1-эстеразы может быть наследственным или приобретенным. Клинически эти две сущности неразличимы.
Клинически эти две сущности неразличимы.
Наследственная недостаточность ингибитора С1-эстеразы
Наследственная недостаточность ингибитора C1-эстеразы, также известная как HAE, по оценкам, имеет распространенность 1:50 000 и в равной степени затрагивает мужчин и женщин. Это происходит либо из-за нарушения выработки ингибитора эстеразы С1 (тип 1, 85% случаев), либо из-за плохой функции белка (тип 2, 15% случаев). Совсем недавно была обнаружена другая форма HAE (тип 3), при которой уровни и функция C1-INH кажутся нормальными.Это происходит только у женщин и считается Х-сцепленным состоянием, при котором мутация фактора свертывания крови XII приводит к увеличению производства кининов.
Тип наследования для типов I и II аутосомно-доминантный, хотя считается, что 20–25% случаев связаны со спонтанными мутациями. Ответственный ген был сопоставлен с хромосомой 11. Существует более 100 различных мутаций без корреляции между фактическим дефектом и клинической картиной. Пациентам и их семьям следует предложить генетическое консультирование.
Начало симптомов НАО, как правило, происходит в первом или втором десятилетии жизни, при этом 75% пациентов испытывают первый приступ в возрасте до 15 лет. Состояние сохраняется на протяжении всей жизни, но симптомы имеют тенденцию уменьшаться с возрастом. Частота возникновения отека гортани в течение жизни составляет 70%. Смертность от отека гортани и последующей асфиксии оценивается в 15–33%. Отек дыхательных путей, как правило, возникает на уровне гортани или над ней, поэтому в случае неудачной интубации его можно лечить экстренной трахеостомией.К зловещим признакам, указывающим на поражение дыхательных путей, относятся дисфагия, изменение голоса и стридор.
Обычно в семейном анамнезе имеется ангионевротический отек. Однако 5% взрослых несут мутацию гена C1-INH, оставаясь при этом бессимптомным. Скрининг этого состояния включает измерение уровней комплемента C3 и C4. Диагноз ставится при демонстрации нормального комплемента C3 и низкого комплемента C4 вместе с низким антигенным и функциональным C1-INH (при HAE типа I) и нормальным антигенным и низкофункциональным C1-INH (при HAE типа II).C4 — это белок комплемента, который расщепляется активированным C1. Уровни функционального C1-INH или абсолютные уровни C4 не меняются между приступами, поэтому диагноз можно поставить в любой момент.
Диагноз ставится при демонстрации нормального комплемента C3 и низкого комплемента C4 вместе с низким антигенным и функциональным C1-INH (при HAE типа I) и нормальным антигенным и низкофункциональным C1-INH (при HAE типа II).C4 — это белок комплемента, который расщепляется активированным C1. Уровни функционального C1-INH или абсолютные уровни C4 не меняются между приступами, поэтому диагноз можно поставить в любой момент.
Атаки могут быть спровоцированы различными триггерами, такими как лечение зубов, хирургическое вмешательство, травма, стресс (психический или физический), упражнения, инфекция, употребление алкоголя, анестезия, менструация и некоторые лекарства (ингибиторы АПФ, эстрогены).
Лечение острых приступов
Лечение острых приступов требует ранней оценки проходимости дыхательных путей, и, если присутствует какой-либо компромисс, может потребоваться быстрая интубация или даже экстренная трахеостомия.Лечение основной причины традиционно заключалось в инфузии концентрата C1-INH, полученного из плазмы. Симптомы быстро проходят и полностью исчезают в течение 24 часов. Ежегодный вирусный скрининг и отслеживание крови от донора к реципиенту от вены к вене имеют важное значение, но безопасность новых препаратов превосходна. Рекомбинантный C1-INH был лицензирован для клинического использования в этом году и позволяет избежать всех рисков, связанных с инфузией продуктов плазмы. Насколько нам известно, в Великобритании он пока недоступен.
Свежезамороженная плазма (СЗП) также использовалась при острых приступах; однако, поскольку он также содержит фактор C4, он может способствовать дальнейшему расщеплению факторов комплемента и иногда обострять симптомы. Плазма, обработанная растворителем / детергентом, имеет лучший профиль вирусной безопасности.
Пациенты, уже принимающие в профилактических целях анаболические ослабленные андрогены (такие как даназол или станозолол, см. Долгосрочную профилактику), могут увеличить дозу при легких приступах.
Новые методы лечения включают ингибитор калликреина экаллантид (лицензированный в США) и антагонист рецепторов брадикинина икатибант (лицензированный в Европе).Было показано, что они одинаково эффективны и безопасны по сравнению с концентратом C1-INH, но обладают тем преимуществом, что являются предварительно приготовленными подкожными инъекциями. Концентрат C1-INH требует повторного растворения в стерильной воде, что требует времени на подготовку, внимательности к дозировке и соблюдению асептики (таблица 1).
Таблица 1Лечение острых приступов HAE
| Наблюдение только при изолированном периферическом отеке, то есть при отсутствии поражения брюшной полости, лица или гортани |
| Рассмотреть возможность ранней интубации при появлении признаков прогрессирующего отека гортани |
| -производный концентрат C1-INH (по i.v. инфузия, рекомендации по дозировке различаются и зависят от используемого продукта) |
| Икатибант (блокатор брадикининовых рецепторов), 30 мг подкожно (лицензирован в Европейском Союзе) |
| Экаллантид (ингибитор калликреина), 30 мг подкожно (лицензирован в США, на рассмотрении в Европе) |
| Рекомбинантный концентрат C1-INH |
| Если вышеуказанное не доступно, рассмотрите плазму, обработанную растворителем или детергентом, или свежезамороженную плазму |
| Рассмотрите возможность удвоения дозы анаболических андрогенов |
| Только наблюдение при изолированном периферическом отеке, то есть при отсутствии поражения брюшной полости, лица или гортани |
| Рассмотреть возможность ранней интубации при появлении признаков прогрессирующего отека гортани |
| Концентрат C1-INH, полученный из плазмы (i.v. инфузия, рекомендации по дозировке различаются и зависят от используемого продукта) |
| Икатибант (блокатор брадикининовых рецепторов), 30 мг подкожно (лицензирован в Европейском Союзе) |
| Экаллантид (ингибитор калликреина), 30 мг подкожно (лицензирован в США, на рассмотрении в Европе) |
| Рекомбинантный концентрат C1-INH |
| Если вышеуказанное не доступно, рассмотрите плазму, обработанную растворителем или детергентом, или свежезамороженную плазму |
| Рассмотрите возможность удвоения дозы анаболических андрогенов |
Лечение острых приступов НАО
| Наблюдение только при изолированном периферическом отеке, то есть при отсутствии поражения брюшной полости, лица или гортани |
| Рассмотреть возможность ранней интубации при появлении признаков прогрессирующего отека гортани |
-производный концентрат C1-INH (по i. v. инфузия, рекомендации по дозировке различаются и зависят от используемого продукта) v. инфузия, рекомендации по дозировке различаются и зависят от используемого продукта) |
| Икатибант (блокатор брадикининовых рецепторов), 30 мг подкожно (лицензирован в Европейском Союзе) |
| Экаллантид (ингибитор калликреина), 30 мг подкожно (лицензирован в США, на рассмотрении в Европе) |
| Рекомбинантный концентрат C1-INH |
| Если вышеуказанное не доступно, рассмотрите плазму, обработанную растворителем или детергентом, или свежезамороженную плазму |
| Рассмотрите возможность удвоения дозы анаболических андрогенов |
| Только наблюдение при изолированном периферическом отеке, то есть при отсутствии поражения брюшной полости, лица или гортани |
| Рассмотреть возможность ранней интубации при появлении признаков прогрессирующего отека гортани |
| Концентрат C1-INH, полученный из плазмы (i.v. инфузия, рекомендации по дозировке различаются и зависят от используемого продукта) |
| Икатибант (блокатор брадикининовых рецепторов), 30 мг подкожно (лицензирован в Европейском Союзе) |
| Экаллантид (ингибитор калликреина), 30 мг подкожно (лицензирован в США, на рассмотрении в Европе) |
| Рекомбинантный концентрат C1-INH |
| Если указанное выше не доступно, рассмотрите плазму, обработанную растворителем или детергентом, или свежезамороженную плазму |
| Рассмотрите возможность удвоения дозы анаболических андрогенов |
Длительная профилактика
Долгосрочная профилактика приступов — лечение ослабленными андрогенами.Они увеличивают синтез C1-INH в печени. Побочные эффекты могут включать увеличение веса, изменение либидо, гирсутизм, нарушения ферментов печени, гиперхолестеринемию и микроскопическую гематурию. Эти средства противопоказаны во время беременности, грудного вскармливания и детям, которые не достигли полного потенциала роста или половой зрелости. Рекомендуется регулярный мониторинг функциональных проб печени и ультразвуковое сканирование печени и селезенки, поскольку сообщалось о появлении очаговых поражений и гепатоцеллюлярной карциномы.
Рекомендуется регулярный мониторинг функциональных проб печени и ультразвуковое сканирование печени и селезенки, поскольку сообщалось о появлении очаговых поражений и гепатоцеллюлярной карциномы.
Другими профилактическими средствами являются антифибринолитики (транексамовая кислота, Е-аминокапроновая кислота). Считается, что ингибирование активации плазминогена впоследствии приводит к «экономии» C1-INH. Эти средства можно использовать у детей или там, где андрогены противопоказаны. Их использование не рекомендуется во время беременности из-за потенциальных тератогенных эффектов. Антифибринолитические агенты обычно менее эффективны для профилактики, чем андрогены. Побочные эффекты включают миалгию, мышечную слабость, гипотонию, утомляемость и повышение уровня креатинкиназы (КК) в сыворотке.При лечении необходимо контролировать функцию печени и почек, сывороточные КК и глазное давление (риск глаукомы) (таблица 2).
Таблица 2Долгосрочная профилактика HAE
| Рассмотрите возможность долгосрочной профилактики, если более одного тяжелого случая ангионевротического отека в месяц и если лечение острых приступов недостаточно эффективно или недоступно |
| Анаболические андрогены обычно считаются агентами первой линии. Даназол до 200 мг перорально в сутки или станазол до 2 мг перорально в сутки.Используйте самую низкую эффективную дозу. Монитор долгосрочных эффектов |
| Антифибринолитические средства менее эффективны, чем анаболические андрогены, но могут использоваться, если последние противопоказаны. Транексамовая кислота, 20–50 мг / кг -1 день -1 , разделенные на 2 и 3 приема. Максимальная доза 3–6 г в день –1 . Используйте самую низкую эффективную поддерживающую дозу. Монитор для долгосрочных эффектов |
| Концентрат C1-INH, полученный из плазмы, два раза в неделю. Доза зависит от используемого продукта.Установлены программы самостоятельной инфузии на дому |
| Рассмотрите возможность долгосрочной профилактики, если более одного тяжелого случая ангионевротического отека в месяц и если лечение острых приступов недостаточно эффективно или недоступно |
Анаболические андрогены обычно считаются препаратами первого ряда. Даназол до 200 мг перорально в сутки или станазол до 2 мг перорально в сутки. Используйте самую низкую эффективную дозу. Монитор долгосрочных эффектов Даназол до 200 мг перорально в сутки или станазол до 2 мг перорально в сутки. Используйте самую низкую эффективную дозу. Монитор долгосрочных эффектов |
| Антифибринолитические средства менее эффективны, чем анаболические андрогены, но могут использоваться, если последние противопоказаны.Транексамовая кислота, 20–50 мг / кг -1 день -1 , разделенные на 2 и 3 приема. Максимальная доза 3–6 г в день –1 . Используйте самую низкую эффективную поддерживающую дозу. Монитор для долгосрочных эффектов |
| Концентрат C1-INH, полученный из плазмы, два раза в неделю. Доза зависит от используемого продукта. Установлены программы самостоятельной инфузии на дому |
Долгосрочная профилактика при НАО
| Рассмотрите возможность долгосрочной профилактики, если более одного тяжелого случая ангионевротического отека в месяц и если лечение острых приступов не проводится. достаточно эффективны или недоступны |
| Анаболические андрогены обычно считаются препаратами первого ряда.Даназол до 200 мг перорально в сутки или станазол до 2 мг перорально в сутки. Используйте самую низкую эффективную дозу. Монитор долгосрочных эффектов |
| Антифибринолитические средства менее эффективны, чем анаболические андрогены, но могут использоваться, если последние противопоказаны. Транексамовая кислота, 20–50 мг / кг -1 день -1 , разделенные на 2 и 3 приема. Максимальная доза 3–6 г в день –1 . Используйте самую низкую эффективную поддерживающую дозу. Монитор для долгосрочных эффектов |
| Концентрат C1-INH, полученный из плазмы, два раза в неделю.Доза зависит от используемого продукта. Установлены программы самостоятельной инфузии на дому |
| Рассмотрите возможность долгосрочной профилактики, если более одного тяжелого случая ангионевротического отека в месяц и если лечение острых приступов недостаточно эффективно или недоступно |
Анаболические андрогены обычно считаются препаратами первого ряда. Даназол до 200 мг перорально в сутки или станазол до 2 мг перорально в сутки. Используйте самую низкую эффективную дозу. Монитор долгосрочных эффектов Даназол до 200 мг перорально в сутки или станазол до 2 мг перорально в сутки. Используйте самую низкую эффективную дозу. Монитор долгосрочных эффектов |
| Антифибринолитические средства менее эффективны, чем анаболические андрогены, но могут использоваться, если последние противопоказаны.Транексамовая кислота, 20–50 мг / кг -1 день -1 , разделенные на 2 и 3 приема. Максимальная доза 3–6 г в день –1 . Используйте самую низкую эффективную поддерживающую дозу. Монитор для долгосрочных эффектов |
| Концентрат C1-INH, полученный из плазмы, два раза в неделю. Доза зависит от используемого продукта. Созданы программы самостоятельной инфузии на дому |
Также доступны программы самостоятельной инфузии на дому, когда пациенты самостоятельно вводят концентрат C1-INH. Это зарезервировано для случаев, когда другие агенты противопоказаны или неэффективны.
Краткосрочная профилактика
Краткосрочная профилактика будет необходима в основном при планировании плановых стоматологических или других хирургических вмешательств. Схема лечения зависит от места операции и воздействия запланированной процедуры. Профилактический концентрат C1-INH должен быть дан непосредственно перед операцией, и дополнительный концентрат C1-INH должен быть легко доступен 5 (Таблица 3).
Таблица 3Краткосрочная профилактика HAE
| Незначительные манипуляции (например, незначительные стоматологические работы) могут не потребовать никакого лечения, если концентрат C1-INH доступен немедленно.Осторожно: даже инъекция местного анестетика в рот может спровоцировать приступ. |
Для серьезных процедур или запланированных манипуляций с дыхательными путями (включая удаление зубов) потребуется инфузия полученного из плазмы крови C1-INH (10–20 Ед. Кг -1 ) сконцентрируйтесь за 1–6 ч до процедуры. Имейте в наличии другие дозы Имейте в наличии другие дозы |
| Если концентрат недоступен, используйте обработанную растворителем / детергентом плазму за 1–6 ч до процедуры, 10 мл кг -1 в / в. |
| Пациентам с наследственным ангио-отеком, которые обращаются за неотложной операцией, потребуется предоперационная инфузия концентрата C1-INH с дальнейшими дозами, доступными по клиническим показаниям. может не потребовать никакого лечения, если концентрат C1-INH доступен немедленно.Осторожно: даже инъекция местного анестетика в рот может спровоцировать приступ. |
| Для серьезных процедур или запланированных манипуляций с дыхательными путями (включая удаление зубов) потребуется инфузия полученного из плазмы крови C1-INH (10–20 Ед. Кг -1 ) сконцентрируйтесь за 1–6 ч до процедуры. Имейте в наличии другие дозы |
| Если концентрат недоступен, используйте обработанную растворителем / детергентом плазму за 1–6 ч до процедуры, 10 мл кг -1 в / в. |
| Пациентам с наследственным ангио-отеком, которые обращаются за неотложной операцией, потребуется предоперационная инфузия концентрата C1-INH с дальнейшими дозами, доступными по клиническим показаниям |
Краткосрочная профилактика HAE
| Незначительные манипуляции (например, незначительные стоматологические работы) могут не потребовать никакого лечения, если концентрат C1-INH доступен немедленно.Осторожно: даже инъекция местного анестетика в рот может спровоцировать приступ. |
| Для серьезных процедур или запланированных манипуляций с дыхательными путями (включая удаление зубов) потребуется инфузия полученного из плазмы крови C1-INH (10–20 Ед. Кг -1 ) сконцентрируйтесь за 1–6 ч до процедуры. Имейте в наличии другие дозы |
Если концентрат недоступен, используйте обработанную растворителем / детергентом плазму за 1–6 ч до процедуры, 10 мл кг -1 в / в.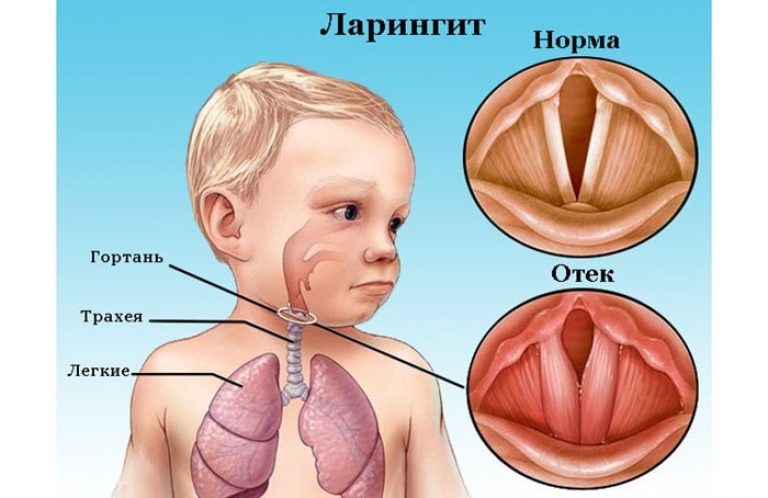 |
| Пациентам с наследственным ангио-отеком, которые обращаются за неотложной операцией, потребуется предоперационная инфузия концентрата C1-INH с дальнейшими дозами, доступными по клиническим показаниям. может не потребовать никакого лечения, если концентрат C1-INH доступен немедленно.Осторожно: даже инъекция местного анестетика в рот может спровоцировать приступ. |
| Для серьезных процедур или запланированных манипуляций с дыхательными путями (включая удаление зубов) потребуется инфузия полученного из плазмы крови C1-INH (10–20 Ед. Кг -1 ) сконцентрируйтесь за 1–6 ч до процедуры. Имейте в наличии другие дозы |
| Если концентрат недоступен, используйте обработанную растворителем / детергентом плазму за 1–6 ч до процедуры, 10 мл кг -1 в / в. |
Пациентам с наследственным ангионевротическим отеком, которые обращаются за неотложной операцией, потребуется предоперационная инфузия концентрата C1-INH с дальнейшими дозами, доступными по клиническим показаниям. Анестезиологическое лечение потребует дополнительных мер предосторожности.Оборудование для дыхательных путей экстренной помощи должно находиться в режиме ожидания. После успешной рутинной интубации интраоперационное измерение давления утечки из манжеты может быть полезным индикатором потенциального отека дыхательных путей. В конце операции перед экстубацией необходимо обеспечить давление утечки <30 см водяного столба. Также было предложено введение катетера для обмена дыхательных путей Кука ® через трубку ET. Он останется in situ после экстубации и при необходимости облегчит повторную интубацию. 6 Использование ларингеальной маски при НАО не рекомендуется. Последний может вызвать травму дыхательных путей и вызвать острый приступ, но не предотвратит обструкцию дыхательных путей в случае острого отека. 7 Нет никаких известных ограничений относительно использования лекарств для общей анестезии, включая летучие вещества. Сообщается об успешном использовании регионарной техники и ингаляционной анестезии с маской без интубации. 8 Сообщается об успешном использовании регионарной техники и ингаляционной анестезии с маской без интубации. 8 Ведение пациентов, обращающихся за неотложной помощьюВедение пациентов, обращающихся в экстренную хирургическую помощь, потребует предоперационной инфузии концентрата C1-INH, с последующими дозами, доступными для послеоперационной инфузии по мере необходимости.В Plymouth Hospitals NHS Trust запасы концентрата для экстренной помощи хранятся в отделении неотложной помощи и аптеке. Приобретенный дефицит ингибитора С1-эстеразыAAE вызывается либо потреблением ингибитора C1 (обычно из-за лимфопролиферативного заболевания B-клеток), либо аутоантителами к белку (связано с лимфопролиферативным заболеванием или заболеванием соединительной ткани). Заболевание встречается очень редко, его распространенность составляет от 1: 100 000 до 1: 500 000.Однако реальное количество случаев может быть намного выше, потому что состояние часто остается нераспознанным. AAE обычно проявляется в более позднем возрасте (то есть после четвертого десятилетия), и симптомы нельзя отличить от симптомов HAE. Возможно поражение гортани. У пораженных пациентов не будет семейной истории ангионевротического отека, и он может быть признаком основного гематологического злокачественного новообразования. Если новообразования не обнаружено, то рекомендуется регулярный осмотр, поскольку между появлением ангионевротического отека и появлением злокачественного новообразования может быть большой интервал.Скрининг этого состояния включает измерение уровней комплемента C3 и C4. Диагноз ставится при наличии нормального комплемента C3 и низкого уровня комплемента C4 вместе с низким уровнем антигенного и функционального C1-INH в большинстве случаев и снижением C1q. C1q — одна из трех молекул, составляющих комплекс C1, и уровни HAE считаются нормальными. МенеджментЛечение AAE зависит от тяжести симптомов и может варьироваться от наблюдения в условиях высокой зависимости до экстренного лечения проходимости дыхательных путей.Лечение проводится по тому же плану, что и при HAE, с концентратом C1-INH. Однако у пациентов с приобретенной формой ангионевротического отека может наблюдаться сниженный ответ. Ингибитор калликреина экаллантид и блокатор рецепторов брадикинина икатибант успешно применялись у лиц, не ответивших на концентрат фактора. Концентрат C1-INH может также использоваться в профилактических целях при рутинных или неотложных операциях. Лечение основного гематологического расстройства может привести к улучшению симптомов ангионевротического отека при ОАЭ.Другие используемые профилактические средства включают ослабленные андрогены и антифибринолитики, причем последние дают несколько лучшие результаты. 10 РезюмеРазличные клинические состояния могут привести к ангионевротическому отеку. Это может вызвать опасное для жизни нарушение дыхательных путей. Быстрое распознавание и лечение важны. Наиболее важными условиями, которые должен различать анестезиолог, являются аллергический ангионевротический отек, HAE и AAE, поскольку они с наибольшей вероятностью вызывают отек дыхательных путей.Своевременное назначение правильного лечения может существенно повлиять на клинический результат. Декларация интересовНе объявлено. Список литературы1Ассоциация анестезиологов Великобритании и Ирландии Подозреваемые анафилактические реакции, связанные с анестезией ,2009 2.Клиническая практика. Хроническая крапивница и ангионевротический отек ,N Engl J Med ,2002 , vol.346 (стр. 175 —9 ) 3,,,.Наследственный ангионевротический отек: широкий обзор для врачей ,Arch Intern Med ,2001 , vol.161 (стр.2417 —29 ) 4« и др. Дефицит ингибитораC1: согласованный документ ,Clin Exp Immunol ,2005 , vol.139 (стр.379 —94 ) 5« и др.2010 Международный консенсусный алгоритм диагностики, терапии и лечения наследственного ангионевротического отека ,Allergy Asthma Clin Immunol ,2010 , vol.6 стр.24 6,,,,.Современное предоперационное и интраоперационное ведение наследственного ангионевротического отека ,Allergy Asthma Proc ,2009 , vol.30 (стр.338 —42 ) 7,,,,,.Периоперационное ведение пациента с наследственным ангионевротическим отеком, перенесшего лапароскопическую холецистэктомию ,Анестезия ,2010 , vol.65 (стр.74 —7 ) 8,.Дефицит ингибитора С1-эстеразы, нарушение проходимости дыхательных путей и анестезия ,Anaesth Analg ,1998 , vol.87 (стр.480 —8 ) 9,,.Ангионевротический отек языка из-за приобретенной недостаточности ингибитора С1-эстеразы ,Anaesth Intensive Care ,2003 , vol.31 (стр.99 —102 ) 10,.Приобретенный ангионевротический отек ,Allergy Asthma Clin Immunol ,2010 , vol.6 (стр.14 —21 )© Автор [2012]. Опубликовано Oxford University Press от имени Британского журнала анестезии. Все права защищены. Для получения разрешений обращайтесь по электронной почте: [email protected] Ангионевротический отек — EMCrit ProjectВы здесь: Домашняя страница / IBCC / Ангионевротический отек, Джош Фаркас СОДЕРЖАНИЕобзор(назад к содержанию) Ангионевротический отек — частое показание для госпитализации в реанимацию. Ангионевротический отек можно разделить на гистамин-опосредованную и опосредованную брадикинином этиологии. Это существенное различие, потому что лечение этих двух сущностей совершенно разное. Ангионевротический отек, опосредованный гистамином, по существу лечится так же, как анафилаксия (и может быть компонентом полномасштабной анафилаксии). В качестве альтернативы, ангионевротический отек, опосредованный брадикинином, требует специфической терапии, описанной ниже. диагностика отека Квинке(вернуться к содержанию) Клинические особенности отека Квинке
гистамин против опосредованного брадикинином ангионевротического отека(вернуться к содержанию) клинические характеристики опосредованного гистамином отека в сравнении с опосредованным брадикинином ангионевротическим отеком. подход к выяснению этиологии ангионевротического отека
Управление проходимостью дыхательных путей(вернуться к содержанию) показания к интубации
гистамин-опосредованный ангионевротический отек(вернуться к содержанию) Лечение и исследование опосредованного гистамином ангионевротического отека по существу идентично лечению анафилаксии . Более подробно это рассматривается в главе, посвященной анафилаксии. Краткое описание руководства выглядит следующим образом:
брадикининовый ангионевротический отек: патофизиология(к оглавлению) Брадикининовый ангионевротический отек включает порочную спираль , включающую плазмин, XIIa и каллекрин, как показано выше.Эти белки ферментативно активируют друг друга, что приводит к взрыву воспалительной активности каллекринов. Это приводит к образованию брадикинина, который вызывает отек. Эта порочная спираль может быть вызвана разными причинами (как описано ниже). Однако все формы брадикининового ангионевротического отека, по-видимому, имеют эту общую спираль активности. Это приводит к общим клиническим особенностям и сходным методам лечения. Следующее видео суммирует некоторые критические моменты за минуту (более подробное обсуждение здесь): брадикинин ангионевротический отек: вызывает(вернуться к содержанию) Типы ангионевротического отека, опосредованного брадикинином, перечислены ниже.Лечение всех этих расстройств довольно похоже, поэтому, если ваш диагноз немного неверен, ничего страшного. Выявить различные типы ангионевротического отека, опосредованного брадикинином, можно позже, после того как осядет пыль. Ключевое различие заключается в опосредовании гистамином и опосредованном брадикинином. лекарственные препараты
брадикининовый ангионевротический отек: оценка(вернуться к содержанию) история
не вернутся достаточно быстро, чтобы повлиять на управление, но их следует рассматривать в качестве ориентира для будущего управления. Применение некоторых методов лечения (например, свежезамороженной плазмы, концентрата ингибитора С1) может снизить точность последующих лабораторных значений. брадикининовый ангионевротический отек: лечение(вернуться к содержанию) общая тактика лечения
экстубация(вернуться к содержанию) факторы, специфичные для пациента, которые следует учитывать:
алгоритмы(вернуться к содержанию) подкаст(назад к содержанию) Следуйте за нами в iTunesвопросы и обсуждения(вернуться к содержанию) Чтобы эта страница оставалась небольшой и быстрой, вопросы и обсуждение этого сообщения можно найти на другой странице здесь .
Интернет-книга интенсивной терапии — это онлайн-учебник, написанный Джошем Фаркасом (@PulmCrit), доцентом кафедры легочной медицины и реанимации Университета Вермонта.Жизнь с отеком Квинке — Новости отека КвинкеАнгионевротический отек — это группа заболеваний иммунной системы, которые поддаются лечению, при которых наблюдается опухоль на коже, языке, горле или кишечнике. Набухание может быть хроническим — повторяющимся в течение длительного времени — как в случае идиопатического ангионевротического отека, наследственного ангионевротического отека и приобретенного ангионевротического отека. Или они могут быть острыми — внезапным, спорадическим явлением в ответ на конкретный триггер — например, при неаллергическом ангионевротическом отеке (НАЭ) и аллергическом ангионевротическом отеке. Вздутие кишечника может вызвать сильную боль и тошноту, а опухоль в горле может заблокировать дыхательные пути и вызвать затруднение дыхания. Они могут быстро стать опасными для жизни и потребовать немедленной первой помощи.Однако отеки в любой другой части тела не опасны. Во всех случаях эпизод отека проходит сам по себе через два-три дня. Жизнь со всеми формами состояния может быть очень простой с лечением. Все сводится к тому, чтобы избегать триггеров, принимать лекарства для предотвращения эпизодов, составлять медицинские планы и практиковать базовый уход за собой. Как избежать триггеровНеаллергический ангионевротический отек и аллергический ангионевротический отек являются реакциями на вещества. Неаллергический ангионевротический отек — лекарственная реакция на блокаторы ренин-ангиотензин-альдостероновой системы (РАЭ) и ингибиторы ангиотензин-превращающего фермента (АПФ).Их обычно назначают для снижения артериального давления и улучшения здоровья сердечно-сосудистой системы. Аллергический ангионевротический отек — это реакция на распространенные триггеры, такие как продукты (орехи, моллюски, молоко и яйца), а также на укусы или укусы насекомых. Вакцины, содержащие любое из этих веществ, также могут вызывать аллергический ангионевротический отек. Лекарства, такие как пенициллин, нестероидные противовоспалительные препараты (НПВП) и сульфамидные препараты, также являются известными триггерами аллергического ангионевротического отека. Другие медицинские триггеры включают радиоконтрастные среды, такие как йод и барий, которые используются в рентгеновской визуализации, и латекс, компонент многих перчаток, катетеров, воздушных шаров и презервативов. Избегание этих триггеров может предотвратить приступы отека. Это означает, что очень важно знать причину отека Квинке, чтобы этих триггеров можно было избежать. Избегать триггеров также полезно при хронических формах заболевания, хотя их труднее избежать. Стресс, боль, травма, инфекция и медицинские процедуры могут вызывать приступы отека, поэтому людям, страдающим хроническим ангионевротическим отеком, следует проявлять бдительность в это время. Прием лекарств для предотвращения приступовПосещение медицинского работника, осмотр и, при необходимости, курс профилактических лекарств могут значительно облегчить жизнь с ангионевротическим отеком. Аллергический ангионевротический отек и идиопатический ангионевротический отек можно лечить с помощью лекарств от аллергии, таких как антигистаминные препараты, кортикостероиды и адреналин (EpiPen). Наследственный ангионевротический отек и аллергический ангионевротический отек можно предотвратить или даже полностью остановить с помощью препаратов, повышающих уровень С1-ингибитора, таких как Haegarda, Cinryze и Kalbitor. В некоторых случаях также может использоваться медицинский каннабис, известное противовоспалительное средство. Аллергический ангионевротический отек может также включать другие лекарства, назначаемые для лечения вызывающих его иммунных нарушений, например, лечение лимфомы ритуксаном. Прием любых лекарств, назначенных врачом от ангионевротического отека, на протяжении всего курса лечения может предотвратить болезненные и опасные для жизни ситуации. Создание медицинского планаЧем больше человек подготовится и планирует, что делать во время возможного приступа отека Квинке, тем легче будет получить медицинскую помощь. Лекарства всегда должны быть под рукой и в необходимом количестве, особенно во время путешествий. Кроме того, необходим EpiPen, который находится поблизости и легко доступен для немедленного самолечения опасного для жизни приступа отека. Firazyr можно использовать почти так же, как EpiPen, но он предназначен для лечения неаллергического ангионевротического отека, идиопатического ангионевротического отека, аллергического ангионевротического отека и наследственного ангионевротического отека, которые не всегда поддаются лечению лекарствами от аллергии. Должен быть разработан план обращения в медицинские службы в случае серьезного, опасного для жизни приступа. Пациентам рекомендуется искать больницы, договариваться с друзьями и семьей и в целом убедиться, что они и окружающие их люди знают, что делать в случае приступа отека Квинке. Практика базового ухода за собой Сам по себе отек Квинке, если он не возникает в горле или кишечнике, безвреден и проходит сам по себе. Сохранение хорошего физического здоровья может помочь избежать потенциальных триггеров. Забота о своем психическом здоровье также жизненно важна. Эпизоды отека могут быть пугающими и травматичными, а размер и расположение даже безобидного ангионевротического отека могут смущать, расстраивать и непредсказуемо.Это может привести к тревоге и депрессии. Однако важно помнить, что ангионевротический отек поддается лечению. Прогноз очень хороший, и при правильном медицинском уходе у человека могут отсутствовать симптомы — без приступов — в течение многих лет. *** Новости ангионевротического отека — это исключительно новостной и информационный веб-сайт об этом заболевании. Он не предоставляет медицинских консультаций, диагностики или лечения. Этот контент не предназначен для замены профессиональных медицинских консультаций, диагностики или лечения.Всегда обращайтесь за советом к своему врачу или другому квалифицированному поставщику медицинских услуг с любыми вопросами, которые могут у вас возникнуть относительно состояния здоровья. Никогда не игнорируйте профессиональные медицинские советы и не откладывайте их поиск из-за того, что вы прочитали на этом веб-сайте. Анафилаксия | Johns Hopkins MedicineЧто такое анафилаксия? Анафилаксия, также называемая аллергическим или анафилактическим шоком, — это внезапная, тяжелая и опасная для жизни аллергическая реакция, поражающая все тело.Реакция выражается в сужении дыхательных путей, что приводит к затруднению дыхания. В тяжелых случаях отек горла может блокировать дыхательные пути. Также могут возникать желудочно-кишечные симптомы, такие как сильная боль в животе, рвота и диарея. Гистамины, вещества, выделяемые организмом во время аллергической реакции, вызывают расширение кровеносных сосудов, что, в свою очередь, вызывает опасное падение артериального давления. Жидкость может просочиться в легкие, вызывая отек (отек легких). СимптомыСимптомы развиваются внезапно и усиливаются за секунды:
ДиагностикаПоскольку анафилаксия — это драматическая реакция, диагностировать ее относительно легко.Ребенку понадобится тест на аллергию, чтобы определить, что вызвало реакцию. Лечение Анафилаксия — это неотложная ситуация. Следует немедленно оценить состояние дыхательных путей, дыхания и кровообращения. Может потребоваться сердечно-легочная реанимация. Детям с известной аллергией и / или эпизодами анафилаксии в прошлом следует иметь при себе EpiPen ® (инъекция адреналина), которую следует вводить немедленно. Может потребоваться экстренная интубация, при которой дыхательные пути открываются путем введения трубки через нос или рот.Другой вариант — ввести трубку в трахею, непосредственно врезав ее в трахею. Детей, у которых в анамнезе была аллергия на укусы / укусы насекомых, следует проинструктировать о том, что они должны носить (и использовать) набор для оказания неотложной помощи, состоящий из EpiPen, и носить браслет / цепочку MedicAlert, свидетельствующий об их аллергии. |

 Но провоцирует мокнущие высыпания, которые шелушатся в течение нескольких дней.
Но провоцирует мокнущие высыпания, которые шелушатся в течение нескольких дней.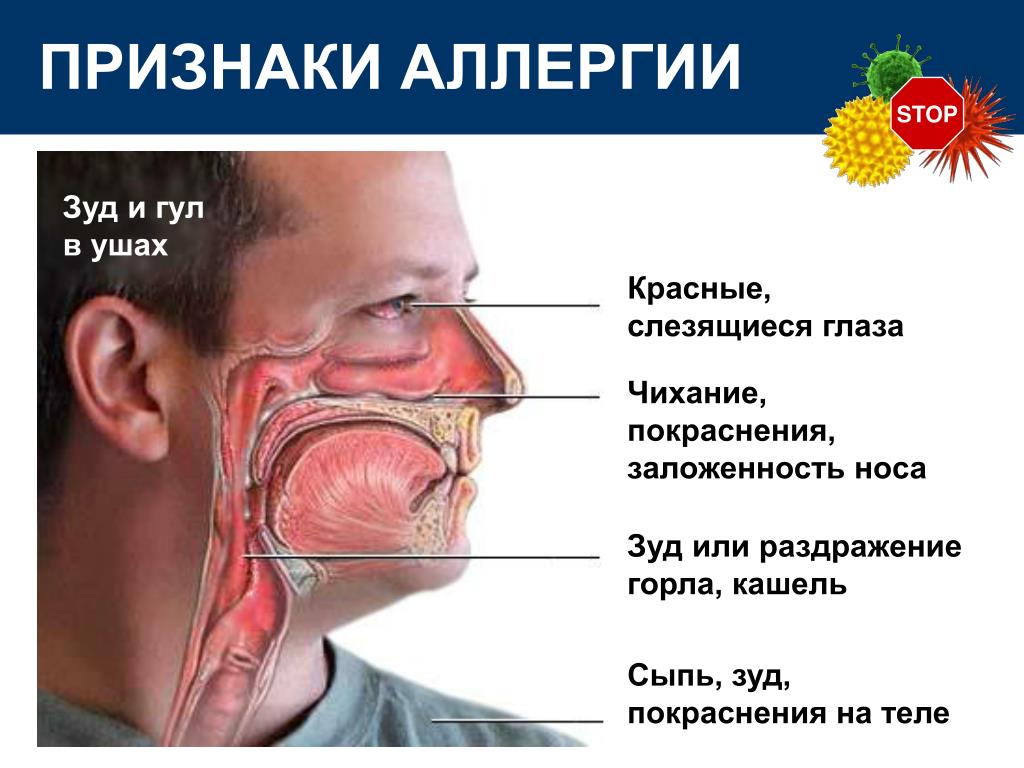


 9
9  Как правило, аллерголог недоступен сразу, поэтому врач-реаниматолог должен уметь управлять такими случаями.
Как правило, аллерголог недоступен сразу, поэтому врач-реаниматолог должен уметь управлять такими случаями.
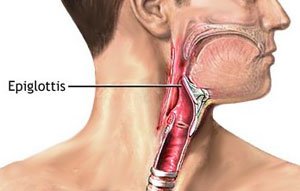
 1,5-2 мг / кг) медленно в течение ~ 120 секунд. Это должно полностью разъединить пациента без нарушения дыхательной функции. Пациентам с алкоголизмом в анамнезе может потребоваться больше кетамина для полной диссоциации.
1,5-2 мг / кг) медленно в течение ~ 120 секунд. Это должно полностью разъединить пациента без нарушения дыхательной функции. Пациентам с алкоголизмом в анамнезе может потребоваться больше кетамина для полной диссоциации. стридор, одышка, выраженный отек).
стридор, одышка, выраженный отек).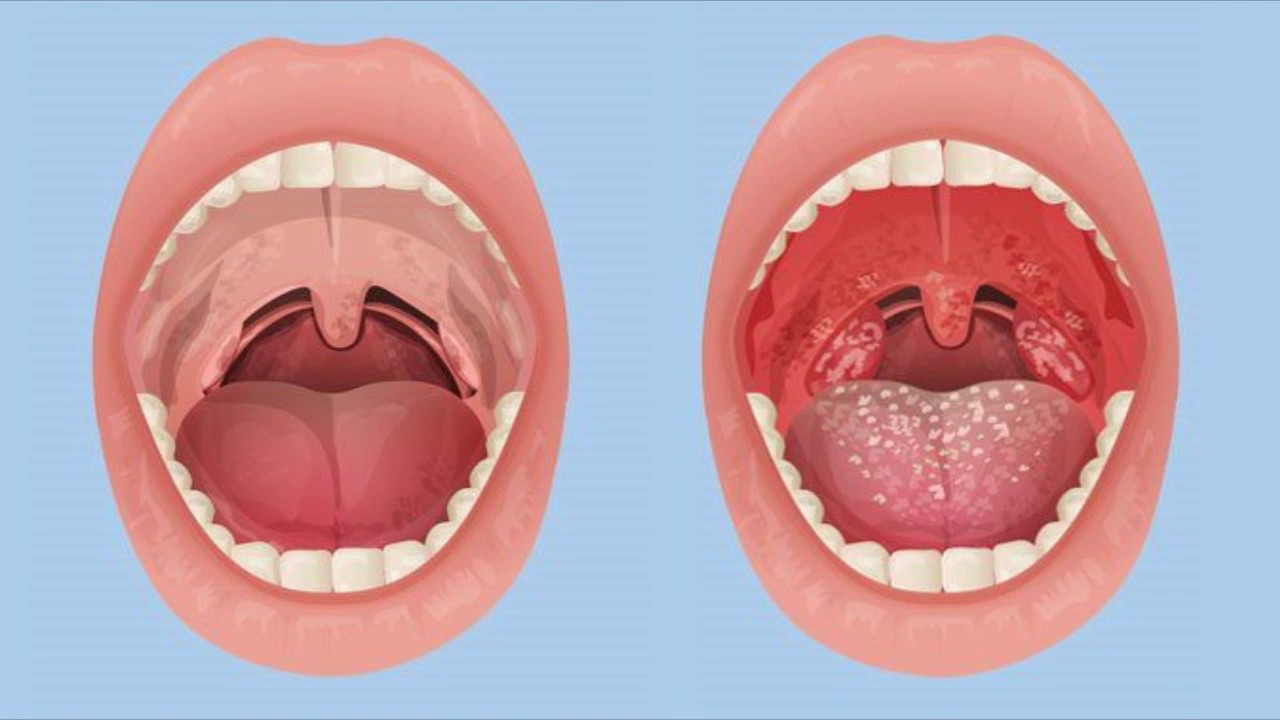

 Теоретически это должно быть полезно при любой форме ангионевротического отека, опосредованного брадикинином.
Теоретически это должно быть полезно при любой форме ангионевротического отека, опосредованного брадикинином. Тематические исследования также показывают, что это может быть полезно при ангионевротическом отеке, вызванном ACEi, и ангионевротическом отеке, индуцированном тромболитиками (282
Тематические исследования также показывают, что это может быть полезно при ангионевротическом отеке, вызванном ACEi, и ангионевротическом отеке, индуцированном тромболитиками (282 Аналогичным образом в отчетах о случаях описано использование СЗП для предотвращения или лечения обострения наследственного ангионевротического отека (31316698).
Аналогичным образом в отчетах о случаях описано использование СЗП для предотвращения или лечения обострения наследственного ангионевротического отека (31316698). грамм. стероидные / антигистаминные препараты при аллергическом ангионевротическом отеке или концентраты C1-эстеразы при дефиците C1-эстеразы)
грамм. стероидные / антигистаминные препараты при аллергическом ангионевротическом отеке или концентраты C1-эстеразы при дефиците C1-эстеразы)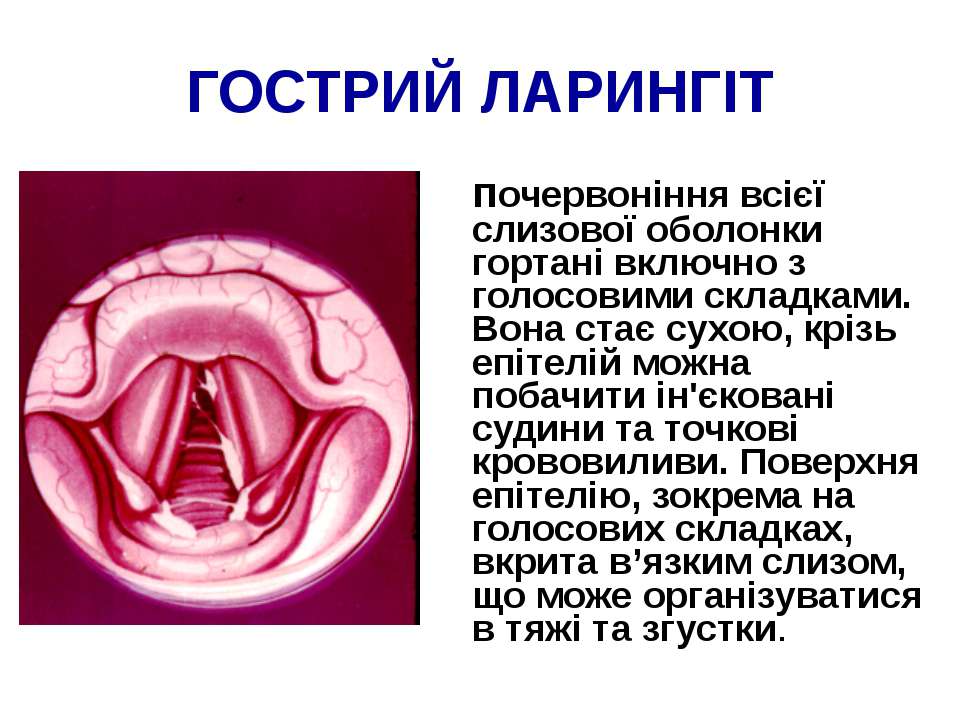

 В случае аллергического ангионевротического отека лечение вызывающих его иммунных нарушений помогает предотвратить приступы отека.
В случае аллергического ангионевротического отека лечение вызывающих его иммунных нарушений помогает предотвратить приступы отека. Анафилаксия также может вызвать нарушение сердечного ритма.Любой аллерген может вызвать эту реакцию, но наиболее частыми из них являются укусы насекомых, еда и лекарства.
Анафилаксия также может вызвать нарушение сердечного ритма.Любой аллерген может вызвать эту реакцию, но наиболее частыми из них являются укусы насекомых, еда и лекарства.