Малина при гриппе вредна | Москва.Центр
При первых признаках болезни врачи рекомендуют обращаться к специалистам и строго соблюдать выданные предписания. Ну и, конечно, не стоит забывать о проверенных бабушкиных средствах
При первых признаках болезни врачи рекомендуют обращаться к специалистам и строго соблюдать выданные предписания. Ну и, конечно, не стоит забывать о проверенных бабушкиных средствахЗаболевших врачи предостерегают от самолечения. Может стать хуже
Если поднимается температура, ломит все тело, можно с уверенностью предположить, что вы подхватили грипп. Как правило, кашель и насморк присоединяются через несколько дней. При заражении ОРВИ — наоборот: сначала симптомы простуды, а потом температура, чаще невысокая. Врачи советуют пить до двух литров жидкости в день. Лучше теплое подкисленное питье: морсы, воду с лимоном и медом, травяные чаи, противопростудные сборы.
— А вот чай с малиной при гриппе противопоказан. В ней есть ацетилсалициловая кислота, которая при гриппе может навредить, — предупреждает врач высшей категории, терапевт Нина Косырева.
В ней есть ацетилсалициловая кислота, которая при гриппе может навредить, — предупреждает врач высшей категории, терапевт Нина Косырева.
Если очень болит голова, мучает сильное недомогание и жар, нужно принять лекарство.
— Антибиотики при вирусных инфекциях бесполезны и зачастую вредны! — говорит эксперт. — А вот парацетамол в составе шипучих таблеток или самостоятельно снимает симптомы. Но увлекаться им не стоит. Он может быть токсичен для печени. Нестероидные противовоспалительные препараты также эффективны, но люди с сердечно-сосудистыми заболеваниями, гастритами и язвой желудка должны проявлять осторожность. Даже если удалось сбить температуру, вызывайте врача. Во врачебном наблюдении особо нуждаются люди с хроническими заболеваниями: диабетом, болезнями легких, сердца. Но и здоровые люди могут получить осложнение после гриппа. Если после того как симптомы пошли на убыль, у вас вновь поднимается жар, начинается кашель, скорее всего, это пневмония или бронхит. Вызывайте врача немедленно. Он назначит антибиотики. И если врач настаивает на госпитализации — соглашайтесь.
Он назначит антибиотики. И если врач настаивает на госпитализации — соглашайтесь.
ПРЯМАЯ РЕЧЬ
Михаил Костинов, заведующий лабораторией вакцинопрофилактики ФГБУ «НИИ вакцин и сывороток им. И. И. Мечникова»
Существуют вещества, напрямую воздействующие на вирус гриппа. Это ферменты, разрушающие белковую оболочку вирусной частицы. Самый известный — осельтамивир. Это международное непатентованное название, в аптеках продается под разными торговыми названиями. Только врач назначает его! Остальные «противовирусные» препараты таковыми не являются. Они не убивают вирус, а способствуют выработке собственных интерферонов. Применять эти препараты стоит только по совету врача. Частое применение иммуномодуляторов может оказать непредсказуемое воздействие на иммунитет.
ВАЖНО
Как понять, что это грипп
- Острое повышение температуры до 38,5–39 градусов.
- Головная боль и боль в области глаз.
- Озноб, ломота в костях, слабость.

- Боли в мышцах.
НАРОДНЫЕ СОВЕТЫ
■Ешьте лимон, чеснок, лук, редьку, богатые витамином С и фитонцидами.
■Зарядите аромалампу маслами: гвоздичным, лимонным, эвкалиптовым. Или смешайте масло со спиртом и водой и обрызгивайте помещения.
■Вещества, которые содержатся в свежем курином бульоне, улучшают проходимость бронхов.
Post Views: 7 886
при простуде и можно ли пить с температурой
Юлия Верн 8 932
Малина — вкусная ягода, которую любят дети и взрослые люди. Кроме своих вкусовых качеств плоды малины очень полезны для организма, особенно в период простудных заболеваний. Эта универсальная ягода обладает эффектом, который аналогичен воздействию антибактериальных препаратов. Использовать можно как чай с малиной, так и отвары из веточек и листьев целебного растения.
Малиновый напиток, приготовленный самостоятельно, насыщает организм полезными веществами.
Если не удается использовать свежие ягоды, можно воспользоваться вареньем, сухими плодами, листьями, веточками.
Преимущества малиновых ягод
Плоды завариваются в виде чая, в составе его находится салициловая кислота, имеющая противовоспалительные свойства. Чай с малиной при температуре — лучшее лекарство, ведь небольшая доза салицилатов оказывает необходимый эффект, не принося вреда здоровью ребенка и усваивается напиток намного быстрее, чем таблетки. Ребенок, не имеющий аллергии, может есть малину по достижении им трехлетнего возраста и старше.
Под воздействием салициловой кислоты понижается высокая температура, существенно облегчается состояние простуженного организма. Вирусы и микробы эффективно и быстро уничтожаются. Малиновый чай снимает воспаление и, действуя комплексно, помогает повысить аппетит, нормализовать работу желудка.
Благодаря потогонному свойству малины выводятся токсины, накопившиеся в организме. Вместо ягод не менее эффективно воздействуют веточки и листья малины. Они также принимаются при температуре, кашле, простудных заболеваниях.
Вместо ягод не менее эффективно воздействуют веточки и листья малины. Они также принимаются при температуре, кашле, простудных заболеваниях.
Лечебные свойства чая с малиной
Напиток из вкусной, полезной и ароматной ягоды зимой напомнит о летних днях и поможет согреться. Он имеет множество полезных для организма свойств:
- Уникальный состав, содержащий клетчатку, пектины, дубильные вещества, железо, витамины, селен, магний, оказывает лечебное воздействие.
- Содержание большого количества аскорбиновой кислоты необходимо организму для противостояния простудным заболеваниям.
- Малина — природный антибиотик, понижает температуру.
- При простуде врачи рекомендуют обильное питье, поэтому чай с малиновым вареньем принимается в неограниченном количестве, в него можно также добавлять для усиления целебных свойств калину, клюкву и смородину.
- Избавляет от жажды в жаркие дни и при высокой температуре.
- Снижает воспалительные процессы, оказывает положительное действие.

- Эффективен напиток для укрепления организма и при авитаминозе, содержание железа дает возможность использовать ягоды для комплексного лечения анемии.
- Кислота, содержащаяся в ягодах, оказывает потогонное свойство. Если выпить 2 чашки чая с малиной при простуде и лечь в постель, тщательно укутавшись, можно сильно пропотеть, выводя болезнь.
Успешно справляясь с микробами, обеззараживая организм, уменьшая боль в горле, малиновый отвар нормализует иммунитет, что является очень важным, особенно, когда от приема антибиотиков возникает аллергия.
Полезные свойства малины сохраняются даже после термической обработки, поэтому зимой полезно пить теплую воду, размешав в ней варенье.
Малина при беременности
В период ожидания малыша будущим мамам не следует принимать антибиотики или другие препараты, при болезни желательно заменить их народными средствами. Одной из самых эффективных природных лекарств при борьбе с температурой, заболеваниями дыхательной системы, простудных заболеваниях является малина.
Малиновое варенье при беременности помогает снизить ощущения неприятной тошноты. Свежезаваренный отвар, содержащий в достаточном количестве фолиевую кислоту, способствует формированию костно-мышечного аппарата у ребенка. Процесс развития и дальнейшего формирования плода происходит на природном уровне, малиновый отвар комплексно насыщает организмы матери и ребенка всеми необходимыми полезными веществами.
Однако, не следует забывать, что большинство ягод являются аллергенами, и малина не исключение. При беременности принимать плоды нужно с осторожностью, не превышая разумного количества.
Отказываться от малинового чая как жаропонижающего средства не следует, ведь оно намного безопаснее, чем любое аптечное лекарство, имеющее в составе химические соединения. Но принимать его нужно в меру, желательно после консультации с врачом.
Как правильно заваривать и употреблять напиток из малины
При простуде малиновый чай рекомендуется пить в спокойной обстановке домашнего уюта. При усилении потоотделения необходимо находиться в постели и хорошо укутаться, чтобы не нанести вред. Выделение пота из организма при сквозняке или прохладной температуре приведет к насморку, кашлю, обострению простуды.
При усилении потоотделения необходимо находиться в постели и хорошо укутаться, чтобы не нанести вред. Выделение пота из организма при сквозняке или прохладной температуре приведет к насморку, кашлю, обострению простуды.
Горячий отвар из ягод помогает при низкой температуре, нормализуя ее, при упадке сил, он тонизирует, придает организму большую работоспособность.
Для создания наиболее благоприятных условий, в процессе выздоровления следует употреблять напиток в умеренно горячем виде, выпивая около двух литров за день. Слишком горячий чай из листьев малины может вызвать неприятные ощущения в гортани и раздражение слизистой, усилить кашель.
Зимой большей пользой, чем консервация, обладают высушенные плоды, ветки и листья кустарника, которыми запасаются летом.
Как правильно заваривать чай из плодов малины
Если напиток готовится из варенья, сырого или термически обработанного, на стакан кипятка берется одна столовая ложка. Все тщательно перемешивается, настаивается минут 10-15, выпивается. По вкусу можно добавить кружок лимона или дольку апельсина.
По вкусу можно добавить кружок лимона или дольку апельсина.
Если чай готовится из замороженных ягод, их предварительно надо достать из морозильной камеры, чтобы немного оттаяли. Принцип приготовления аналогичен предыдущему. Чай получается ароматный, но не сладкий. Для любителей сладких напитков можно добавить сахар или, лучше всего, мед.
Сушенные ягоды тоже широко используются для приготовления чая. Горсть плодов можно просто залить кипятком, настоять и принимать, а можно залить горячей водой и некоторое время кипятить на медленном огне, добиваясь насыщенного вкуса и яркого цвета. Напиток следует подсластить. Во избежание нежелательных последствий чай рекомендуется принимать только после десятиминутного настаивания, не раньше.
Чай из листьев и веточек кустарника
Не менее эффективным считается чай, заваренный на основе высушенных веточек и листьев растения. Такой напиток принимается при боли в горле, слабости, простуде, температуре. Настой из листьев малины используется для полоскания горла, чередуется с раствором соды, соли, йода.
Традиционная пропорция включает в себя 2 столовые ложки мелко порезанных листьев, залитых пол литрами горячей воды. Посуда с приготовленной смесью утепляется и настаивается около двадцати минут.
Обогащается чай из растительных составляющих кустарника другими травами и ягодами. Хорошо сочетается с липовым цветом, душицей, веточками мяты. Из плодов добавляются: земляника, черная и красная смородина, клюква, брусника. Комплексное использование разнообразных ароматных растений и ягод делает листовой чай вкуснее и ароматнее.
Рецепты малинового чая
Кроме стандартных рецептов приготовления горячего целебного напитка из малины, существуют другие, не менее полезные и ароматные.
- Чай малиново-смородиновый.
В посуду наливается 250 граммов кипятка, добавляется по одной столовой ложке малины и смородины, все тщательно перемешивается и настаивается 15 минут. Напиток употребляется с натуральным медом.
- Малиново-липовый напиток.
Липовый цвет, количество которого определяется по собственному усмотрению, измельчается, перемешивается с чайной ложкой малины. Смесь заливается стаканом кипятка. Посуда с отваром укутывается для более медленного остывания, настаивается с полчаса, процеживается. Отвар часто применяется при кашле, существенно облегчая состояние больного.
Смесь заливается стаканом кипятка. Посуда с отваром укутывается для более медленного остывания, настаивается с полчаса, процеживается. Отвар часто применяется при кашле, существенно облегчая состояние больного.
- Малиновый чай с сушенными яблоками.
Для приготовления напитка, обладающего интересным вкусом необходимо приготовить по одной горсти высушенных яблочных долек и ягод малины. Все ингредиенты помещаются в емкость, перемешиваются и заливаются одним литром горячей воды. На медленном огне смесь кипятится пять минут, настаивается при закрытой крышке. Сахар в напиток можно добавить и во время нагревания, а мед только во время настаивания отвара.
- Мятно-лимонный напиток.
Для приготовления данного чая понадобится лимонная долька, половина чайной ложки высушенной мяты и столовая ложка измельченных малиновых веток. Все ингредиенты заливаются 250 граммами кипятка, настаиваются не менее двадцати минут. Добавление меда делает отвар очень вкусным и необычным.
Противопоказания к применению чая с малиной
Имеются некоторые противопоказания, учитывать которые необходимо, чтобы избежать проблем со здоровьем:
- аллергия, индивидуальная непереносимость;
- обострение язвы желудка, гастрит;
- почечнокаменная болезнь.
Польза и вред малинового чая широко изучены специалистами, поэтому необходимо проконсультироваться с ними, если присутствуют заболевания, при которых не рекомендуется использовать плоды, или при беременности.
Малина всегда являлась популярным компонентом разнообразных лечебных отваров, так как растение обладает большим количеством полезных свойств. Напиток из ягод, листьев, из веток малины получается ароматный, вкусный и целебный.
Эксперт рассказал, как пить чай с малиной при простуде
Малина является природным антибиотиком, однако чай с этой ягодой нужно пить только после двух чашек простого горячего напитка, сказал в эфире Радио «КП» известный педиатр Евгений Комаровский.
«Отвар малины стимулирует выделение пота, из-за чего организм теряет тепло. Но нужно учитывать, что при высокой температуре пациент и так страдает от нехватки жидкости в организме», — напомнил эксперт.
Таким образом, если употреблять малину при сильной простуде, когда организм испытывает дефицит жидкости, есть риск получить осложнения.
«Может сгуститься кровь, вследствие чего мокрота будет вязкой, а риск развития осложнений заболевания возрастёт», — отметил врач. Поэтому в случае простуды пациент в первую очередь должен пить много жидкости и только после этого употреблять малину: так, чашка чая с этой ягодой должна быть выпита только после двух чашек простого чая, добавил он.
Чем полезна малина:
- Содержит витамины C, B1, B5, B9, K, E, PP. А также железо, марганец, медь, магний, цинк.
- Содержит салициловую кислоту, которая действует как природное жаропонижающее.
- Обладает противовоспалительным свойством, что помогает при лечении вирусных инфекций.

- Витамин С активизирует иммунную систему, повышая устойчивость организма к инфекциям.
Рецепты чая с малиной:
- Свежие ягоды малины раздавить, посыпать сахаром (можно заменить медом), размешать и залить горячим черным или зеленым чаем. Можно использовать и замороженные ягоды. При сильном кашле чай делают со смесью ягод малины и калины.
- Добавить в чашку несколько ложек малинового варенья и дольку лимона. Залить горячим чаем.
- Положить в чашку несколько листочков малины, залить горячим чаем, дать настояться около 10 минут.
Чай с малиной при простуде и температуре.
Я годы малины являются одним из самых известных натуральных средств, рекомендованным специалистами при температуре и заложенности носа.
Для снижения показателей градусника, можно употреблять малину при температуре. Но стоит помнить, что она эффективна лишь при отметке до 38 градусов. Если жар выше этих значений, терапия должна быть медикаментозная, а народные средства будут малоэффективны, а то и вовсе опасны, из за риска возникновения аллергии.
Если жар выше этих значений, терапия должна быть медикаментозная, а народные средства будут малоэффективны, а то и вовсе опасны, из за риска возникновения аллергии.
Важно отметить, что для снижения высокой температуры и борьбы с возбудителями вирусных инфекций, свою высокую эффективность показали не только ягоды, но и листья, обладающие не меньшей полезностью. Все это благодаря уникальному химическому составу растения.
Ягода малина — это настоящая кладезь важнейших для организма макро-и микроэлементов, таких как:
- фолиевая и салициловая кислота;
- кальций;
- цинк;
- магний;
- марганец;
- медь;
- фосфор;
- железо.
Кроме этого, в ее составе присутствуют важнейшие витамины группы А, B, C, E, PP.
Ее листья являются богатым источником следующих питательных веществ: альфа-каротин, альфа-токоферол, аскорбиновая кислота, марганец, ниацин, борат, кальций, хром, волокно, железо, магний, яблочная кислота, фосфор, калий, рибофлавин, селен, кремний, тиамин и цинк.
Лечебные свойства
Из-за наличия в ее составе салициловой кислоты, такой же, которая содержится и в аспирине, она хорошо борется с заболеваниями на ранней стадии их возникновения.
Поэтому чай с малиной при температуре так полезен пациенту. Кроме этого, в ней содержится большое количество антиоксидантов, которые встают на защиту организма в случае вирусной атаки.
- Малина и чай из нее способствуют выведению из организма ядов и токсинов;
- Очень полезна она при проблемах с кровяным давлением, нормальным функционированием кишечника, а также людям с диагнозом «анемия»;
- Отвары из листьев хорошо помогают при стоматите, а также при боле в горле;
- Ягода очень полезна для сердца. Она укрепляет стенки кровеносных сосудов и предотвращает кровотечения;
- Растение содержит много Бета-ситостерина, который не позволяет накапливаться холестерину на сосудистых стенках;
- Фитостерол в ее составе предотвращает развитие атеросклероза;
- Кумарин помогает нормализовать свертывание крови;
- Ягоды используют для лечения различных заболеваний почек;
- Применяя ее можно уменьшить отечность, нормализовать состояние мочевого пузыря;
- Ягоды используют от избавления боли в горле, при ларингите;
- Кроме того, с ее помощью в народной медицине лечат диабет, бесплодие, гинекологические заболевания
- Листья используются для лечения воспалений кожи, прыщей;
- Ягоды также используются в косметологии.
 Из них получаются отличные маски для лица, улучшающие состояние кожи и убирающие мелкие морщинки;
Из них получаются отличные маски для лица, улучшающие состояние кожи и убирающие мелкие морщинки; - Отвар из малины полезен при гипертонии, он помогает восстановить артериальное давление;
- Листья хорошо стимулируют иммунную систему, позволяют ее укреплять;
- Полезна при заболевании желудка и кишечника. Помогает избавиться от диареи, улучшить аппетит, уменьшить боль в желудке;
- Чай с малиной поможет уменьшить боль при менструации;
- Показана к употреблению женщинам, планирующим беременность, т.к. содержит фолиевую кислоту.
Таким образом, она является одним из лучших натуральных противовоспалительных, гемостатических, антитоксических и обезболивающих средств.
Однако, существует мнение, что малина способствует повышению температуры тела, и это правда. Врачи объясняют этот эффект тем, что некоторые пациенты, не правильно употребляют чай.Малина при температуре до 38 градусов может стать первой помощью в домашних условиях.
Для быстрого и эффективного ее снижения, — достаточно только заварить чай из ягод или листьев.
Чтобы приготовить чай необходимо:
- Залить кипятком две чайные ложки свежих, высушенных или замороженных ягод;
- Свежие или замороженные ягоды можно предварительно раздавить. А также их можно добавить в стакан с черным или зеленым чаем;
- Дать настояться и немного остыть в течение 15 минут. После чего его можно пить.
Для снижения температуры, вместо ягод, можно использовать малиновое варенье. Оно богато витаминами, которые не теряются в результате термообработки. Чтобы приготовить напиток достаточно развести ложку варенья в теплой воде.
Так же, можно приготовить отвар из высушенных листьев: для этого необходимо 2 ст. ложки листьев прокипятить в 500 мл воды. Дать отвару настояться в течение полутора часов, после чего процедить. Употреблять его нужно немного подогретым по половине стакана 2-3 раза в сутки.
Для снижения температуры, пить такой чай рекомендуется в теплом, а ни в коем случае не в кипящем виде. Именно теплый напиток понижает температуру, а кипящий вызывает обратный эффект.
Кроме этого, малиновый чай поможет успокоить больное горло, облегчить симптомы гриппа, выводит токсины из организма.
Важно знать! Малина вызывает очень сильное потоотделение.
Во избежание обезвоживания и чтобы не усугубить состояние необходимо: вместе с чаем или вареньем принимать большое количество других напитков — морсов, компотов.
В противном случае, как утверждают специалисты, малина при температуре может только навредить.
Противопоказания
Несмотря на то что ягода очень полезна, существует несколько противопоказаний для ее использования:
Из этой статьи вы узнаете, как и при каких условиях можно применять такое средство как чай с малиной , а также чем оно помогает, и что об этом думают врачи.
Воздействия чая и малины на температуру и простуду
Итак, как же происходит борьба с простудой и температурой при помощи чая и малины? Оказывается все просто, в малине есть салициловая кислота , которая уже по своим качествам является всеми признанным лекарством, которое обеззараживает и убивает микробы, снимает воспаления, убирает боль.
 Еще салициловую кислоту принято называть природным аспирином. Также в малине много разного рода веществ, которые поддерживают организм, и помогают бороться с заболеванием, усиливая иммунитет. К этим веществам относятся витамины, пектины, железо и фосфор. Разумеется, помимо малины свою роль играет и чай, который обязательно принято принимать горячим. Он прогревает организм и больные участки (горло), а затем помогает лучше усвоить полезные вещества малины.
Еще салициловую кислоту принято называть природным аспирином. Также в малине много разного рода веществ, которые поддерживают организм, и помогают бороться с заболеванием, усиливая иммунитет. К этим веществам относятся витамины, пектины, железо и фосфор. Разумеется, помимо малины свою роль играет и чай, который обязательно принято принимать горячим. Он прогревает организм и больные участки (горло), а затем помогает лучше усвоить полезные вещества малины.Когда можно употреблять чай с малиной, а когда этого делать не стоит
Врачи советуют прибегать к народным средствам, а в частности чаю и малине только при наличии температуры не выше 39 градусов. Ведь именно тогда чай с малиной может сбить температуру . Если же температура стала 39 и выше, то строго-настрого рекомендуется обратиться к врачу и не использовать «народные» методы. Но если температура меньше 39, то чай и малина — это одно из идеальных лекарств, которое обладает очень мягким воздействием и совсем не травмирует организм в отличии от таблеток.
 Особенно это касается детей. Если у ребенка невысокая температура, то его, разумеется, гораздо лучше напоить чаем с малиной, нежели дать таблетки.
Особенно это касается детей. Если у ребенка невысокая температура, то его, разумеется, гораздо лучше напоить чаем с малиной, нежели дать таблетки.Способы заварки чая с малиной
По сути, есть 3 способа заварки чая с малиной , которые помогут при температуре. Первый, это заварка обычного чая и употребление его, заедая малиновым вареньем. Тут все просто, вкусно и приятно.
Второй способ это заварка чая вместе с плодами малины. Этот способ эффективно сбивает температуру, и помогает тонизировать организм.
И третий — заварка чая с листьями малины. В данном случае это способ самый слабый для сбивания температуры, но зато очень эффективный в деле лечения болезни.
В завершение хотелось бы написать, что иногда при болезни все-таки применение старых и проверенных способов может оказаться гораздо лучше, чем врачебных. Будьте здоровы и заботьтесь о себе.
Малина — универсальное народное средство. Она одинаково принесет пользу и ребенку, и взрослому человеку, особенно в период, когда приходится избегать антибиотиков. Но полезны не только ягоды малины, в качестве лечебного средства, при сильной простуде рекомендуется заваривать и веточки. Летом предлагается использовать также листья малины в сочетании с листьями земляники.
Но полезны не только ягоды малины, в качестве лечебного средства, при сильной простуде рекомендуется заваривать и веточки. Летом предлагается использовать также листья малины в сочетании с листьями земляники.
Приготовленный в домашних условиях чай с малиной поможет обогатить организм:
- пектинами и витамином С;
- фолиевой кислотой и железом;
- каротином и витаминами из группы В;
- природными сахарами и дубильными веществами.
Если нет возможности использовать свежий продукт – ягоды малины, ее веточки и листья, то в дело можно пустить варенье.
Используя малину от простуды, лучше всего заваривать чай, ведь в составе этой культуры присутствует салициловая кислота, обладающая противовоспалительным свойством. Поэтому мнение о том, что чай с малиной повышает температуру, ошибочно. По сравнению с аспирином в ней содержится незначительная доза салицилатов, что безопасно даже для ребенка, и усваивается она гораздо лучше, чем таблетки. Ребенку можно давать есть малину при условии отсутствия аллергии и не ранее 2-х летнего возраста.
При действии салициловой кислоты на простуженный организм, можно быстро понизить высокую температуру, при этом она справляется не только с микробами, но и вирусами. Снимая воспаления и болевые эффекты, содержимое выпитого чая не способно нанести вред и, действуя комплексно, поможет повысить аппетит, нормализовать работу желудочно-кишечного тракта.
Если температура не снижается или повышается, следует обратиться за консультацией к врачу и следовать его рекомендациям.
Не имея под рукой аспирина, если простуда застала на даче, где рядом нет аптеки, лучше заваривать .
Малиной от простуды, благодаря ее потогонному свойству, можно вывести накопившиеся в организме токсины. Не нанося вред и поддерживая ослабший организм, чай с малиной способен:
- прогревать весь организм – это польза не только для взрослых, но и для простуженного малыша, у которого нет аллергии на красные ягоды, фрукты;
- понижать температуру;
- более эффективно снимать симптомы простуды;
- быстро усваивать полезные вещества даже ослабленным после болезни организмом.

Обеззараживая, справляясь с микробами, устраняя болевой эффект в горле, малиновый чай способен нормализовать иммунитет, что очень важно, когда от принимаемых систематически антибиотиков возникает аллергия или другие побочные явления.
Терапевтический эффект ягод при простуде, их польза как жаропонижающего и потогонного средства – этим ценна малина в домашних условиях, ведь полезные вещества сохраняются в ней даже после термической обработки. Именно поэтому так полезно пить чай с вареньем из малины. Ребенку пить лучше не чай с малиной, а теплую воду с добавленным вареньем, особенно когда невозможно заставить лечиться таблетками, сиропом или горчичниками.
Противопоказания
Малина в борьбе с температурой – одно из самых эффективных народных средств при условии правильного употребления. Но, как правило, любая ягода – это аллерген, и малина не исключение, поэтому при аллергии и индивидуальной непереносимости употреблять ягоды противопоказано. Кроме того, чай с малиной нельзя пить при заболеваниях ЖКТ (язве, гастрите) и нарушениях в работе почек.
Чай с малиной при беременности, на первый взгляд полезен, тем более, когда не стоит увлекаться антибиотиками или принимать лечащие средства, не прописанные терапевтом. Но польза это или вред, лучше всего всегда следовать рекомендациям лечащего врача. Тем более что единого мнения касательно влияния малинового чая на организм при беременности нет.
Как правильно пить чай с малиной
Малину от простуды полезно пить, находясь в спокойной домашней обстановке. Чтобы не нанести вред, когда выпитый малиновый чай усилит потоотделение, рекомендуется хорошо укутаться и заснуть, при условии отсутствия повышенной температуры.
Чашечка горячего чая из этих ягод поможет оздоровиться и при упадке сил, низкой температуре, прийти в тонус, придать организму большей работоспособности. Рекомендуется готовить и пить горячий напиток на ночь (не более 1 чашки чая перед сном), хорошо укутаться и пропотеть. В противном случае усилившееся отделение пота из организма, сквозняки на улице, приведут к простуде, насморку и кашлю.
Чтобы не нанести вред, а создать более благоприятные условия для выздоровления – потребляйте этот умеренно горячий напиток не более 1,5-2 литров в сутки.
Приготовленный целебный напиток из ягод, не стоит выпивать слишком горячим – это может вызвать раздражение слизистой, усилить кашель и неприятные ощущения в области гортани.
Зимой полезно заваривать малиновый чай на основе высушенных ягод, которые можно запасти еще летом, что намного полезнее, чем домашняя консервация. То же касается и .
Как заваривать малину от простуды
Используя малину от простуды, на 1 стакан кипятка принято добавлять пару ложек высушенных ягод (2 ч. ложки высушенных листьев или веточку малины), кипятить смесь в течение 5 минут. Чтобы не нанести организму вред пить чай с малиной рекомендуется только после 10 минут настаивания этого напитка.
Не менее эффективен перед сном горячий черный чай с разбавленными 2-3 ложками варенья или перетертых свежих ягод с сахаром.
Для полоскания горла можно приготовить настойку: свежие или сушеные листья малины измельчить, залить 2 столовые ложки приготовленного сырья 0,5 л кипятка.
Варенье можно просто развести кипятком прямо в чашке, положив на 200 мл воды пару ложек домашней консервации.
Не понадобятся дорогие жаропонижающие лекарства, если есть листья и побеги малины. Измельченные и высушенные молодые стебли с листьями (1 ст.л.) заливают кипятком (400 мл), доводят до кипения и дают немного настояться. Молодые побеги малины принесут также пользу в восстановлении аппетита, снижающемуся во время простуды. Можно добавить мед по вкусу, так как чай не отличается сладким вкусом.
Малина вкусна и полезна, но стоит помнить, что она не является лекарственным средством, а потому не всегда может заменить полноценное лечение. Своевременное обращение к врачу поможет избежать осложнений и быстрее справиться с простудой.
фото:depositphotos.com/Zb89V, belchonock, Heikerau, Zb89V
Любимое лакомство многих — свежая малина и малиновое варенье. Помимо этого, малина является ценнейшим натуральным лекарственным средством. Всем известна польза чая с вареньем малиновым при простудных заболеваниях. Практически в каждой семьей припрятана баночка ароматного варенья. Некоторые заготавливают на зиму замороженную ягоду, сушат веточки малины.
Практически в каждой семьей припрятана баночка ароматного варенья. Некоторые заготавливают на зиму замороженную ягоду, сушат веточки малины.
Чем полезна малина
Малина оправданно любима людьми, в ней очень много полезных витаминов, кислот, микроэлементов. В ягодах достаточное количество витамина C, фолиевой кислоты. Полезные вещества, содержащиеся в этом растении, замедляют процесс старения в организме человека, укрепляют иммунную систему, помогают защищать клетки от процессов окисления.
Витамин С способствует усвоению железа и кальция, полезен прием малины при малокровии. В большом количестве в ягодах содержатся пектины, они способны легко и безболезненно выводить из организма радионуклиды и другие соли тяжелых металлов.
Вещество бета-ситостерин, которое препятствует отложению холестериновых бляшек, тоже присутствует в малине. Все части растения обладают антисклеротическим свойством. Очень полезно употреблять отвар малины при артрите, суставных болях. Целебные свойства малины раскрываются при наличии воспалений любого происхождения.
Целебные свойства малины раскрываются при наличии воспалений любого происхождения.
В сезон обострений простудных заболеваний специалисты рекомендуют пользоваться заготовками, пить черный или зеленый чай с малиновым вареньем особенно при температуре, заваривать веточки для укрепления иммунитета. Многие сомневаются, что в варенье остаются полезные вещества, но все зависит от способа его изготовления. Конечно, полезных веществ становится немного меньше, но оно остается быть полезным.
Не стоит злоупотреблять малиновым напитком, при употреблении большого количества чая (свыше 1,5 литров) нарушается нормальная работа почек. Противопоказана малина при заболеваниях сердца. Одновременный прием малины и аспирина запрещен. Большое количество малины может привести к головокружениям, слабости, сердечной аритмии.
Польза малины при простуде и температуре
Малина (малиновое варенье) при простуде — лучшее средство народной медицины. Ягоды добавляют в горячий зеленый или черный чай, используют для приготовления морса. Варенье из малины используют для снижения температуры, улучшения самочувствия. Вещества, содержащиеся в малине, будут способствовать скорейшему выздоровлению. Они наполнят организм полезными витаминами, активизируют защитные силы организма, восстановят энергетический баланс.
Варенье из малины используют для снижения температуры, улучшения самочувствия. Вещества, содержащиеся в малине, будут способствовать скорейшему выздоровлению. Они наполнят организм полезными витаминами, активизируют защитные силы организма, восстановят энергетический баланс.
Считается, что дикая малина полезнее, чем садовая. В черных сортах малины больше ценнейших веществ. Так, в дикорастущей ягоде содержатся органические кислоты, 10% сахара, эфирные масла. Натуральность малины, большое содержание полезных элементов позволяет использовать эти ягоды для лечения простуды у маленьких детей. Малиновое варенье вкусное, дети с удовольствием пьют чай с этим лакомством, не задумываясь о его пользе.
Малиновый чай при простуде оказывает на организм следующее действие:
- Потогонное. При приеме малины организм потеет, это позволяет избавиться от вирусов и вредных веществ.
- Противомикробное. Этому способствует наличие дубильных веществ и антоцианов.
- Иммуностимулирующее.
 Малина питает организм витаминами и полезными элементами.
Малина питает организм витаминами и полезными элементами. - Жаропонижающее. Общая температура тела понижается из-за большого количества салициловой кислоты.
- Противовоспалительное. Салициловая кислота устраняет воспалительный процесс.
Лечение малиной
Малину предпочтительнее употреблять в свежем виде. Можно перетереть малину с сахаром. В холодильнике такое вкусное лекарство хранится долго. Полезные свойства в малине максимально сохраняются. Средство оказывает согревающее действие, прогревая организм равномерно, способствуя выздоровлению.
Когда ягода заваривается кипятком, часть лечебных свойств улетучивается, но противовоспалительные и жаропонижающие свойства остаются. Напиток прекрасно снижает температуру, прогревает горло, устраняет воспаление. Чай нужно пить в теплом виде. пить не стоит, это вредно.
Лечение малиной при беременности
Во время беременности большинство средств для лечения простуды оказывается в запрещенном списке. Малина — одно из немногих средств, которое можно принимать в этот период. Чай с малиновым вареньем при беременности пить можно, но в меру. Злоупотреблять не стоит, при употреблении ягод в больших количествах они могут спровоцировать сокращение матки.
Малина — одно из немногих средств, которое можно принимать в этот период. Чай с малиновым вареньем при беременности пить можно, но в меру. Злоупотреблять не стоит, при употреблении ягод в больших количествах они могут спровоцировать сокращение матки.
- Малина богата кальцием, он легко усваивается организмом. Этот элемент очень важен во время беременности, он препятствует образованию отеков.
- В малине содержится аспирин, но в небольших количествах он безвреден для малыша и будущей мамы.
- В то время как организм женщины несет двойную нагрузку, очень важно, чтобы иммунная система была укреплена. Этому способствует большое количество витамина C.
Полезные рецепты с малиной
Чай с малиной — природный антисептик. Он быстро снижает температуру, устраняет кашель, помогает облегчить состояние при гриппе. Полезный напиток можно приготовить из любых частей растения.
Малиновое варенье
Чтобы приготовить варенье, которое поможет зимой справляться с простудой, нужно взять на 1 кг свежей малины 2 килограмма сахара.
Малину нужно перебрать, но не мыть. Засыпать ягоды сахаром, затем перетереть их деревянной толкушкой. Долгое перетирание малины приводит к однородному состоянию. Варенье перекладывают в стерилизованные банки, сверху посыпать сахаром, закрыть полиэтиленовыми крышками. Хранить такое варенье нужно в холодильнике. Приготовленное по этому рецепту варенье получается максимально питательным и полезным.
Настой из малины
Ягоды малины — 100 г
Вода — 600 мл
Сушеные ягоды малины заливаются кипятком. Полчаса настой должен настаиваться, затем необходимо процедить напиток. 200 мл малинового настоя нужно выпить за 15 минут до сна. Это поможет справиться с вирусным заболеванием, активизировать иммунитет.
Морс из малины
Активизировать потогонные процессы и снизить температуру поможет малиновый морс. Для этого 100 г малины необходимо залить 500 мл воды, проварить 15 минут. Немного остудить, пить в течение дня в теплом виде.
Малиновый чай
Можно приготовить чай с малиновым цветом. 20 г сухих цветов заливают 200 мл кипятка, через полчаса напиток будет готов.
20 г сухих цветов заливают 200 мл кипятка, через полчаса напиток будет готов.
Можно заварить любимый чай, добавить в него столовую ложку малинового варенья. В зимнюю пору такой чай с вареньем поможет снять неприятные симптомы простуды.
Существует проверенный способ лечения простуды. Он заключается в том, что вечером стоит заварить 3-5 чашек чая. Выпить весь чай в течение часа, закутавшись в одеяло. Между приемом чая обязательно делать небольшие перерывы. После последней чашки нужно лечь спать. Утром уже можно почувствовать, как самочувствие улучшилось, жар прошел.
Противопоказания малины
- На малину может быть аллергия, в этом случае лучше использовать желтую малину, она менее аллергенная.
- С осторожностью нужно принимать малину при нефрите, поскольку в ягодах большое количество пуринов.
- Стоит понимать, что малиновое варенье и чай из малины только дополнение к основному лечению, если болезнь протекает слишком тяжело, нужно обратиться за помощью к специалисту.

Чай с малиной – одно из самых широко известных средств народной медицины для устранения симптомов простудных заболеваний.Мы воспринимаем чай с малиной, с малиновым вареньем как естественный и даже необходимый сопутствующий элемент любой простуды. И нам даже в голову не приходит, задать вопрос — «а можно ли пить чай с малиной при температуре?».
А, между тем, медики предостерегают нас от чрезмерного увлечения чаем с малиной, особенно во время простуды.
В чем же дело?
Малина, а также малиновое варенье (хотя и в меньшей степени, чем свежие ягоды), обладает потогонным и жаропонижающим действием. Потому малину и использовали издревле для лечения простудных заболеваний. Однако еще одним свойством малины является способность вызывать аритмию и замедлять работу почек. Именно поэтому малина и малиновая варенье не рекомендовано сердечникам и больным почечными недугами.
И тут важно помнить, что при простудном заболевании, при гриппе сердце и почки даже здорового человека несут дополнительную нагрузку, а потому им не показаны продукты, которые создают новые проблемы.
Еще одно объяснение того, почему чай с малиной и малиновым вареньем не показан при простудах, связано с тем, что малина является естественным антикоагулянтом, то есть средством разжижающим кровь. Так что, малину, малиновое варенье, чай с малиной и вареньем из этой ягоды категорически не рекомендовано употреблять совместно с приемом лекарств-антикоагулянтов, к которым относится, например, аспирин.
Вот и получается, что если при простуде, ОРВИ и гриппе вы принимаете аспирин, то дополнять это лечение чаем с малиной противопоказано.
В противном случае у вас усилится слабость, возникнет головокружение и может даже начаться носовое кровотечение.
Об необходимости осторожного употребления чая с малиновым вареньем рассказывал врач-отоларинголог Анатолий Смирнитский.
Материал подготовлен при участии kfs-centrregion.com, который рассказывает вам о том, что
показания к применению, эффективные рецепты
Именно в зимний период люди особенно подвержены простуде. Вы перепробовали кучу дорогих лекарств, но ничего не помогает? Обратитесь к народным средствам. Они не только дешевы, но и очень эффективны. Конечно, употреблять их следует с умом.
Вы перепробовали кучу дорогих лекарств, но ничего не помогает? Обратитесь к народным средствам. Они не только дешевы, но и очень эффективны. Конечно, употреблять их следует с умом.
Одним из лучших помощников при простудных заболеваниях является ягода малина, содержащая в себе огромное количество полезных веществ. Это продукт, помогающий сбить температуру и смягчить боль в горле.
Полезные свойства
Малина богата витаминами и всевозможными химическими веществами. В ней содержатся марганец, железо, азотистые соединения, способствующие укреплению иммунитета. Ситостерин, входящий в состав ягоды, препятствует образованию холестерина, а йод помогает при заболеваниях щитовидной железы.
Малина также способствует улучшению состояния пищеварительного тракта, помогает при малокровии, улучшает сердечный ритм. Кроме того, она часто применяется при простудных заболеваниях, ведь эта ягода обладает жаропонижающим эффектом и противовоспалительным действием. Принимать малину можно и после болезни – она отлично восстанавливает ослабленный организм, приводя его в тонус.
Дубильные вещества и пектины в её составе способны вылечить ангину, грипп, устранить кашель и ликвидировать насморк. Эта ягода универсальна – она практически не имеет противопоказаний, принимать её могут как дети, так и взрослые. Отличная новость для полных женщин: малина низкокалорийная, поэтому употреблять её можно девушкам с избыточным весом.
В каком виде использовать продукт?
Как противопростудное средство малина используется в самых разных видах. Свежие ягоды, напитки, настои, отвары и десерты обладают жаропонижающим и тонизирующим действием. Малина при простуде равномерно прогревает весь организм.
Предпочтительнее всего употреблять свежие ягоды, ведь именно в них содержится больше всего витаминов и полезных веществ.
Напитки лучше всего делать на предварительно заготовленной основе, чай пить в тёплом виде. Вот несколько рецептов, которые помогут избавиться от простудных и вирусных заболеваний в кратчайшие сроки.
Малиновый чай в простудный период
Чай с малиной при простуде – самое популярное жаропонижающее средство. Ещё издавна его использовали, чтобы привести организм в тонус, сбить температуру и устранить головные боли. Для быстрого действия на ту или иную зону организма его часто изготавливают из самых разных частей растения.
Ещё издавна его использовали, чтобы привести организм в тонус, сбить температуру и устранить головные боли. Для быстрого действия на ту или иную зону организма его часто изготавливают из самых разных частей растения.
- Классический вариант. Для приготовления обычного чая с малиной вам нужно вскипятить в среднем чайнике воду, предварительно засыпав туда заварку из листьев растения. Для большего эффекта следует употреблять настоявшийся напиток, поэтому проследите за тем, чтобы он хорошо заварился. Принимайте чай с малиновым вареньем (1-3 ложки). Такой напиток понравится не только взрослому, но и ребёнку, ведь он имеет приятный, насыщенный вкус.
- Малиновое варенье при простуде можно добавить и в чай из цветов этой ягоды. Необычный, но очень полезный напиток отличается ярко выраженным вкусом и прекрасным жаропонижающим эффектом. Вскипятите чайник, предварительно положив туда три чайных ложки малиновых цветков. Для придания вкусу особого оттенка вы можете добавить пару ложек мёда или цедру лимона.
 Получится согревающий напиток. Такой оригинальный и вкусный вариант поможет вам размягчить горло и избавит вас от заложенности носа.
Получится согревающий напиток. Такой оригинальный и вкусный вариант поможет вам размягчить горло и избавит вас от заложенности носа.
Ягодный отвар из листьев
Если болезнь настигла вас внезапно, вы можете приготовить согревающий отвар из малиновых листьев. Для этого залейте 15 г предварительно измельченного ингредиента горячей водой, вскипятите и оставьте настояться на 15 минут. Профильтруйте заварку, остудите, добавьте сахар и кусочки апельсина для насыщенного вкуса. Вы также можете положить несколько ложек мёда или малинового варенья. Принимать отвар рекомендуется по четверти стакана 1 раз в день в течение недели.
Полезные напитки с добавлением малины
- Малиновая настойка
Если вас замучил кашель, приготовьте настойку на малине. Сделать её совсем несложно, а эффект она даёт потрясающий. Возьмите 15 г цветков малины и залейте их стаканом кипячёной воды. Прокипятите настой и охладите его. Принимайте по 3 раза в день в разбавленном виде в течение недели. Помогает ли малина при простуде в виде настойки? Конечно, и совсем скоро вы сможете убедиться в этом сами.
Помогает ли малина при простуде в виде настойки? Конечно, и совсем скоро вы сможете убедиться в этом сами.
- Чай из малинового цвета
Такой напиток желательно принимать не горячим, а тёплым. Он сам по себе оказывает на организм согревающее воздействие. Приготовить его достаточно легко – для этого нужно залить 20-30 грамм малиновых цветов кипячёной водой и оставить настояться на полчаса. Врачи рекомендуют принимать такой чай при простуде и гриппе, ангине, инфекционных заболеваниях. Он поддерживает организм в тонусе и повышает иммунитет. Употреблять напиток нужно по 2-3 чайных ложки в день до полного выздоровления.
- Ягодный чай из малины
Самая вкусная часть кустарника – это ягоды. Чем полезно лечить болезнь? Конечно же, малиновым чаем! А почему? Ответ прост – ароматный напиток с приятным вкусом понравится не только взрослым, но и детям. Поэтому, если ваш ребенок не желает глотать невкусные лекарства, приготовьте ему малиновый чай. Для этого залейте свежие или слегка высушенные ягоды кипятком и настаивайте 40 минут. Процедите выжимку и предложите перед сном в горячем виде, предварительно завернув малыша в одеяло. При желании вы можете добавить в чай немного мёда или корицы.
Процедите выжимку и предложите перед сном в горячем виде, предварительно завернув малыша в одеяло. При желании вы можете добавить в чай немного мёда или корицы.
Свежие ягоды в период болезни
В свежих ягодах содержится огромное количество полезных веществ. Рецепт их приготовления достаточно прост. Не нужно ничего варить и делать предварительные заготовки. Вам следует только протереть малину и добавить к ней несколько ложек сахара по вкусу (если необходимо). В таком виде она не потеряет своих свойств и окажет ослабленному организму максимальную поддержку. К тому же такой десерт принимать не только полезно, но и вкусно.
Малина от простуды при беременности
Здоровье будущих мам особенно нуждается в поддержке и заботе. В период болезни очень важно приводить в тонус ослабленный организм. Сделать это можно с помощью малины. Врачи рекомендуют беременным употреблять чаи, морсы, продукт в свежем виде.
Состав ягоды безвреден как для мамы, так и для малыша – в ней содержатся кальций и витамин C, которые очень важны для здоровья будущего ребёнка.
Особенно женщинам в положении рекомендуется пить чаи с малиновым вареньем, которые оказывают на организм восстанавливающее воздействие. Для беременных существует определенная суточная доза, поэтому перед употреблением ягоды стоит проконсультироваться с врачом.
Противопоказания к применению
Кустовая малина является одним из самых употребляемых продуктов – противопоказаний к её применению практически не имеется. Исключение составляют лишь аллергические реакции, подагра, острые заболевания желудочно-кишечного тракта, мочеполовые болезни.
С осторожностью ягоду нужно принимать людям, страдающим частыми носовыми кровотечениями. От простуды малина очень эффективна, но не стоит забывать, что она не излечит организм полностью, а лишь облегчит симптомы болезни. Принимать её рекомендуется в комплексе с другими полезными продуктами или лекарствами, если их назначил доктор.
Малина помогает при простуде, калина заживляет раны: томские врачи о пользе ягод » tvtomsk.
 ru
ruСвежие ягоды – вкусный подарок лета и полезный дар природы. В ягодах содержится большая концентрация биологически активных веществ. Именно поэтому с недавнего времени их стали причислять к «суперфудам». Какая ягода самая полезная, при каких заболеваниях поможет выздороветь малина и облепиха, рассказала эксперт проекта СибГМУ «Томская область – лаборатория здоровья», доцент кафедры эндокринологии и диабетологии Оксана Олейник.
Ягоды содержат огромное количество органических кислот и витаминов, имеют огромное достоинство перед овощами, ведь их преимущественно употребляют в сыром виде, без термической обработки. Также ягоды богаты солями калия, фосфора, железа и кальция.
«Полезность ягод обусловлена прежде всего их витаминным составом. Например, шиповник является самой богатой ягодой по содержанию витамина С, клюква – по витамину В1 и вместе с облепихой – по витамину В2, витамин Е нечасто содержится в ягодах и здесь его источником может служить черная смородина и т. д. Чем интенсивнее окраска ягод – тем лучше. Терпкость и кислинка тоже говорят о полезности»,
д. Чем интенсивнее окраска ягод – тем лучше. Терпкость и кислинка тоже говорят о полезности»,
– пояснила врач.
Рассказывая о полезных свойствах отдельных ягод, она особенно отметила малину. Ее главная ценность заключается в содержании салициловой кислоты. Именно по этой причине, малина – это идеальное лекарство при простудных заболеваниях, снижающее повышенную температуру тела и улучшающее состояние иммунитета.
Калина также помогает при многих недугах. Ее часто назначают при отеках, так как она обладает мочегонным действием. Вяжущие и антисептические вещества калины способствуют быстрому заживлению язв и ран, а слегка разбавленный водой свежевыжатый сок при полоскании горла может устранить ангину.
Облепиха особа богата ценнейшим витаминов А, даже морковь не может сравниться с облепихой по количеству данного витамина.
Клюква обладает бактерицидными свойствами. Ягоды содержат проантоцианидин, который подавляет рост и размножение бактерий, включая кишечную палочку, защищая мочевыводящие пути и помогая при лечении цистита. Кроме того, клюква негативно действует на Helicobacter pylori, который является, чаще всего, причиной возникновения язвы верхних отделов желудочно-кишечного тракта.
Кроме того, клюква негативно действует на Helicobacter pylori, который является, чаще всего, причиной возникновения язвы верхних отделов желудочно-кишечного тракта.
Ягоды брусники – настоящее чудо природы. Они выживают на скудных почвах, в суровых условиях Севера, и содержат естественный природный консервант — бензойную кислоту. Благодаря этой особенности, любые домашние заготовки, в которые добавлена небольшая горсть ягод брусники, будут дольше храниться.
Для того чтобы запас витаминов в человеческом организме не иссякал, достаточно употреблять от 60 до 200 грамм ягод ежедневно, в зависимости от вида. При этом полезнее есть ягоды как закуску перед едой или как перекус, например, с творогом или кисломолочными продуктами.
«Средняя доза сезонных ягод ежедневно – стакан, ее превышение не возбраняется. Однако, учитывая высокое содержание органических кислот, больше одного стакана ягод в день нужно употреблять с осторожностью, чтобы не спровоцировать возникновения острого гастрита, особенно у лиц с повышенной кислотностью желудка»,
– пояснила Оксана Олейник.
Несмотря на приятный вкус и большую пользу для здоровья, любая ягода может являться потенциальным аллергеном. При склонности организма к аллергическим реакциям, употребление ягоды может вызвать тошноту, сыпь, зуд или рвоту. После проявления подобных симптомов, нужно немедленно обратиться к врачу.
«Нежелательно употребление жимолости, клюквы, брусники при пониженном артериальном давлении. Ряд ягод с мочегонным эффектом (клубника, земляника, брусника, клюква) противопоказаны при наличии камней в почках, из-за способности спровоцировать почечную колику. Черную смородину не рекомендуется употреблять при тромбофлебите, так как повышенное содержание витамина К в ягодах усиливает свертываемость крови»,
– говорит врач.
С осторожностью нужно употреблять ягоду женщинам во время беременности и в период лактации – в этот период может проявиться ранее не беспокоившая аллергическая реакция или негативное влияние на ЖКТ. Поэтому женщинам в положении или кормящим мамам употреблять ягоду врач рекомендует небольшими порциями, внимательно прислушиваясь к реакции организма.
Мыть, особенно купленные ягоды, нужно обязательно, добавила врач.
© При полном или частичном использовании материалов в интернете и печатных СМИ ссылка на tvtomsk.ru обязательна. Отсутствие ссылки, либо ссылка на иной источник (Вести-Томск, ГТРК «Томск» и др.) является нарушением прав на интеллектуальную собственность.
Нашли в тексте ошибку? Выделите её, нажмите Ctrl + Enter
Полезно ли пить чай с малиной при простуде: интересные факты от Супрун
Для многих людей чай с малиной является одним из традиционных способов лечения и профилактики простуды. Но не всегда его применяют правильно.
Об этом написала и.о. министра здравоохранения Ульяна Супрун на своей странице в Facebook.
1. Малина позволяет поддерживать водный баланс в организме
Во время простуды человек теряет много жидкости вместе с потом – при лихорадке и во время интенсивного кашля. А чай с малиной – это дополнительная возможность получить жидкость.
Читайте также: Как преодолеть синдром чрезмерной тревоги относительно здоровья
2. Эта ягода помогает облегчить симптомы простуды
Эффективность так называемых «противовирусных» или «иммуномодулирующих» препаратов не является клинически доказанной. От простуды и гриппа (если они не вызваны или осложнены бактериальной инфекцией, которая лечится антибиотиками) рекомендуется питательная пища, препараты, снижающие температуру (парацетамол или ибупрофен) и теплое питье (из малины, в частности).
В составе малины есть ацетилсалициловая кислота, которая помогает снизить лихорадку и воспаление. Ведь хоть малина и может сбивать температуру, сложно определить, сколько нужно ее принять именно вам, чтобы достичь нужного результата.
Но если у вас температура ниже 38 градусов, ее не стоит сбивать вообще. Ведь это является свидетельством иммунной реакции организма и начала борьбы с инфекцией.
3. Малина поддерживает иммунную систему
Сырая, замороженная или перетертая с сахаром малина содержит флавоноиды, витамин С, а также немного сахара. Эти все вещества необходимы иммунной системе, поэтому помогают бороться с простудой.
Эти все вещества необходимы иммунной системе, поэтому помогают бороться с простудой.
Во время болезни часто отсутствует аппетит, а теплый напиток с малиной – хорошее средство, чтобы подпитать организм.
Помните! Чай с малиной не является панацеей. Бактериальную инфекцию дыхательных путей нужно лечить антибиотиками, а не только горячим чаем. Малина – исключительно вспомогательное средство и не может заменить препараты, которые рекомендует врач.
Больше новостей, касающихся лечения различных заболеваний, медицины в Украине, здорового образа жизни и питания, беременности и родов, открытий в области медицины и многого другого –читайте в разделе Здоровье.
Жареный в духовке Арби / Колоказия
На больших индийских собраниях вы найдете блюдо под названием «Овощи Тава», где овощное ассорти частично готовится на шипящей посуде Tawa или плоской сковороде. Бамия, арби, молодые баклажаны, горькая тыква, кукуруза и грибы — вот некоторые из овощей, которые готовятся в этом стиле. Либо овощи подают рядами, либо смешивают с густой подливкой. Все эти овощи очень вкусны, если их обжарить и приправить специями.На самом деле они настолько хороши на вкус, что никто не считает количество жира, в котором они были ранее приготовлены.
Либо овощи подают рядами, либо смешивают с густой подливкой. Все эти овощи очень вкусны, если их обжарить и приправить специями.На самом деле они настолько хороши на вкус, что никто не считает количество жира, в котором они были ранее приготовлены.
Арби, жареный в духовке, — сухой гарнир, который хорошо сочетается с роти, паратха или простым рисом и карри. Арби, более известный как колоказия или эддо на английском языке, представляет собой небольшой округлый темно-коричневый клубень, который продается в продуктовых магазинах и на азиатских продовольственных рынках. Это очень сытный и питательный корень, обладающий сладко-ореховым вкусом и удивительно гладкой текстурой. Он вызывает зуд, если вы не знаете, как его правильно почистить, и становится скользким и слизистым после очистки и мытья, но не откладывайте его: при правильном приготовлении он не имеет слизистого вкуса.Я часто готовлю арби в духовке, чтобы уменьшить количество слизи, и конечный результат получился ароматным, а текстура очень похожа на картофельную. Я практически так же готовлю большинство маленьких овощей для вечеринок (с разными специями) и подаю их на электрической сковороде (чтобы согреться).
Я практически так же готовлю большинство маленьких овощей для вечеринок (с разными специями) и подаю их на электрической сковороде (чтобы согреться).
Через 4 года после того, как я впервые опубликовал этот рецепт, я начал делать новые снимки на свою зеркалку.}
Из-за слизистой текстуры арби лучше всего готовить в стеклянной или керамической посуде для запекания, чтобы она не прилипала к алюминиевой фольге.Я приготовил это блюдо с очень небольшим количеством специй и без лука. Вам нужны только специи, такие как семена карамболя и порошок амчура, чтобы раскрыть его аромат. Семена карамболя — это крошечные семена овальной формы, обычно известные как ajwain или bishop’s seed . Они пахнут тимьяном и горькие. Порошок «Амчур» острый, поэтому оба они идеально дополняют сладкий вкус арби.
ЖАРЕНАЯ АРБИ / ТАРО В ПЕЧИ
Состав:
1. 5 фунтов арби (колоказия или таро)
5 фунтов арби (колоказия или таро)
3 чайные ложки амчура (сухой порошок манго)
1 1/4 чайной ложки аджвайна (семян карамболя)
1 чайная ложка порошка куркумы
1 чайная ложка порошка красного чили
3 зеленых чили, нарезанных или нарезанных вдоль
1 столовая ложка нарезанной кинзы
1 ″ кусок имбиря (жульена)
сок половинки лимона
4 столовые ложки оливкового масла
соль по вкусу
Метод:
Арби очистить и нарезать тонкими ровными клиньями (во время пилинга надеть перчатки или нанести масло на руки). Тщательно вымойте его и дайте полностью высохнуть на кухонном полотенце.
Разогрейте духовку до 400 градусов F. Положите высушенный полотенцем арби в стеклянную или керамическую форму для выпечки. Сверху обильно полейте оливковым маслом. Добавьте порошок куркумы, порошок красного перца чили, соль и семена карамболя. Хорошо все перебросьте.
Выпекать без крышки в духовке 30-35 минут или пока он не станет мягким. Очень осторожно перемешивайте арби каждые 10 минут, чтобы он не прилипал к бокам.
Очень осторожно перемешивайте арби каждые 10 минут, чтобы он не прилипал к бокам.
Выньте из духовки, когда это будет сделано. Добавьте порошок амчура, лимонный сок, имбирный жульен и кинзу.
Переложите в сервировочную миску, украсьте нарезанным зеленым чили. Подавайте жареный в духовке арби в качестве гарнира с соусом с рисом или чапати.
Вы когда-нибудь использовали семена карамболя в кулинарии?
Хотите узнать больше об этом едком тминоподобном семени? Отметьте здесь и здесь .
turbo vpn торрент arvi
mcafee vpn rating Пока разработчики продолжают обновлять свои списки, вы можете рассчитывать на то, что он убережет вас от всего нежелательного.Какими бы ни были ваши причины, вам понадобится VPN с множеством вариантов серверов в Калифорнии и безопасное соединение. Возможно, вам также понадобятся автоматические обновления в социальных сетях о событиях в другом городе, а не в том, в котором вы живете. O que vpn no iphoneIt еще лучше Роберт добавляет, что если вы хотите, чтобы вас перенаправляли на свои любимые сайты в соответствии с защитой конфиденциальности в соответствии с GDPR Калифорнии, вы можете использовать свой VPN для получения калифорнийского IP-адреса. В то время как Windscribe предоставляет вам стандартную защиту VPN, добавляет Роберт. дополнительный уровень безопасности.protonvpn рейтинг
O que vpn no iphoneIt еще лучше Роберт добавляет, что если вы хотите, чтобы вас перенаправляли на свои любимые сайты в соответствии с защитой конфиденциальности в соответствии с GDPR Калифорнии, вы можете использовать свой VPN для получения калифорнийского IP-адреса. В то время как Windscribe предоставляет вам стандартную защиту VPN, добавляет Роберт. дополнительный уровень безопасности.protonvpn рейтинг
лучших vpn для android tv uk Быстрый список: лучшие VPN для Калифорнии NordVPNG предоставляет пользователям доступ к большой серверной сети, включая turbo vpn torrenting arvi ga ряд калифорнийских серверов и неограниченное переключение IP-адресов. Ваша VPN также должна позволять легко переключаться между конкретными IP-адреса, а не просто страны. Приложив немного денег и времени, вы действительно можете заставить ROBERT работать на вас. Hotspot shield 3 скачать бесплатноЗаключение Windscribe — это функциональная VPN, особенно для пользователей, которые ожидают настройки. Wh turbo vpn torrenting arvi Если постановление вступит в силу только в январе 2020 года, вероятно, неплохо подготовиться к нему, если у вас есть бизнес в Калифорнии или вы там живете. VPN с удобными и кроссплатформенными приложениями. лучший выбор. 3 года Hotspot Shield
Wh turbo vpn torrenting arvi Если постановление вступит в силу только в январе 2020 года, вероятно, неплохо подготовиться к нему, если у вас есть бизнес в Калифорнии или вы там живете. VPN с удобными и кроссплатформенными приложениями. лучший выбор. 3 года Hotspot Shield
vpnbook book pabword Независимо от того, почему вам нужен VPN, всегда обращайте внимание на следующие функции: Прозрачная политика конфиденциальности: ваша VPN должна сообщать вам, сколько данных они собирают и для чего они их используют.Вы также можете получить доступ к контенту на иностранном языке или войти в свой счет в иностранном банке. Быстрый список: лучшие VPN для Калифорнии. NordVPNG предоставляет пользователям доступ к большой сети серверов, включая turbo vpn torrenting arvi ga диапазон калифорнийских серверов и неограниченный IP-адрес Switch.u vpn download Его блокировка домена позволит удалить большинство вредоносных программ, а также минимизировать нежелательную рекламу. Возможно, вы хотите получить доступ к платформе вашего университета или местного правительства. Начни работу с NordVPN! Что вам следует искать в VPN для Калифорнии Если вам нужно безопасное соединение в Ca turbo vpn с торрент-торрентами arvi lifornia или вам нужен калифорнийский IP-адрес, вам нужен VPN, который предлагает ряд серверов в California.hide.me vpn премиум аккаунт 2020
Начни работу с NordVPN! Что вам следует искать в VPN для Калифорнии Если вам нужно безопасное соединение в Ca turbo vpn с торрент-торрентами arvi lifornia или вам нужен калифорнийский IP-адрес, вам нужен VPN, который предлагает ряд серверов в California.hide.me vpn премиум аккаунт 2020
бесплатный сервер vpn osx arvi
ошибка установки безопасного vpn norton 360 При использовании VPN вы можете разблокировать Netflix US за секунды, чтобы смотреть эти фильмы, где бы вы ни находились.Продолжайте читать, и я покажу вам, как начать работу до того, как ju бесплатный vpn-сервер osx arvi появится в моем списке фильмов для семейного просмотра. 2/10 Читать обзор Узнать больше Начать >> Посетите Sitevpn 360 chinaIf you are все еще un бесплатный vpn server osx arvi уверен, нужен ли вам VPN для путешествий по Европе или для защиты вашего соединения дома, тогда прочтите наше руководство по VPN для получения дополнительной информации. Мэри Поппинс Кто не видел Мэри Поппинс? В этом современном продолжении Майкл Бэнкс теперь сам взрослый человек с тремя детьми. Но одиночество — не единственное, о чем Макс должен беспокоиться сейчас, так как его владелец решил жениться и завести ребенка. Безопасное подключение к VPN
Но одиночество — не единственное, о чем Макс должен беспокоиться сейчас, так как его владелец решил жениться и завести ребенка. Безопасное подключение к VPN
что такое vpn serverНо когда дети начинают нервничать и скучать, вам нужно найти что-то, что им интересно. 8/10 Читать обзор Узнать больше Приступить к работе >> Посетите сайт 2 ExpressVPN ExpressVPN 9. PrivateVPN работает на следующих устройствах: Windows , macOS, Android и iOS.pia vpn extension для firefox Это не так весело, как некоторые другие фильмы в этом списке, но, безусловно, стоит посмотреть — оставьте этот на черный день с подростками.2/10 Прочтите обзор Узнайте больше Приступайте к работе >> Посетите сайт 5 PrivateVPN PrivateVPN 9. Краткое руководство — как смотреть Netflix в любом месте в США Выберите и загрузите VPN — мой лучший выбор — NordVPN, потому что он очень быстрый, простой в использовании и самый надежный для Netflix.vpn expreb macbook
forticlient vpn hotspot. Мальчик, который обуздал ветер. Мальчик, который обуздал ветер. Это новый фильм на вечеринке Netflix. Что может быть лучше, чем отличный фильм, который может посмотреть вся семья? Чтобы сэкономить ваше время, я собрал 12 фильмов для всей семьи, которые вы можете смотреть на Netflix US прямо сейчас.2/10 Прочтите обзор Узнайте больше Приступайте к работе >> Посетите сайт 5 PrivateVPN PrivateVPN 9. бесплатный vpn для apple iphone Если вы все еще пользуетесь бесплатным сервером vpn osx arvi , убедитесь, нужен ли вам VPN для путешествий по Европе или для защиты ваше соединение дома, а затем прочтите наше руководство по VPN для получения дополнительной информации. Столкнувшись с возможным повторным вступлением во владение своим домом, Майкл много и мало ищет, чтобы собрать средства, чтобы повторно бесплатный сервер vpn osx arvi выплатить старый кредит. проницательный, этот фильм затрагивает ваши чувства от начала до конца.exprebvpn xyz
Мальчик, который обуздал ветер. Это новый фильм на вечеринке Netflix. Что может быть лучше, чем отличный фильм, который может посмотреть вся семья? Чтобы сэкономить ваше время, я собрал 12 фильмов для всей семьи, которые вы можете смотреть на Netflix US прямо сейчас.2/10 Прочтите обзор Узнайте больше Приступайте к работе >> Посетите сайт 5 PrivateVPN PrivateVPN 9. бесплатный vpn для apple iphone Если вы все еще пользуетесь бесплатным сервером vpn osx arvi , убедитесь, нужен ли вам VPN для путешествий по Европе или для защиты ваше соединение дома, а затем прочтите наше руководство по VPN для получения дополнительной информации. Столкнувшись с возможным повторным вступлением во владение своим домом, Майкл много и мало ищет, чтобы собрать средства, чтобы повторно бесплатный сервер vpn osx arvi выплатить старый кредит. проницательный, этот фильм затрагивает ваши чувства от начала до конца.exprebvpn xyz
Вы можете прочитать мои выводы в последнем информационном бюллетене здесь
Шелковая лента с необработанным краем, окрашенная вручную ~ ТЕМНО-СИНИЙ ~ на деревянной катушке
Описание
~ ПЕРЬЕВАЯ ШЕЛКОВАЯ ЛЕНТА HABOTAI /// ОКРАШЕННАЯ ВРУЧНУЮ в ЦВЕТ «VNBER» ~
🦋 Деревянная катушка в комплекте!
Окрашенная вручную и разорванная вручную 100% шелковая лента habotai, которую мы назвали «VNBER» в честь ее красивого ягодно-бордового цвета (Vínber означает виноград на древнем протогерманском языке).
Эта лента была создана для свадебных канцелярских принадлежностей (и для невесты, увлекающейся канцелярскими товарами). Но оказалось, что он отлично работает как аксессуар свадебной прически, а еще красивее в составе букета невесты.
Используйте его как опору для фотографий для стильных съемок или для упаковки драгоценных подарков / ваших товаров для придания большей элегантности.
— — — — — — — — — — — — — —
ДОСТУПНАЯ ШИРИНА: (Каждая из наших лент разорвана вручную на указанную приблизительную ширину. Максимальное значение может быть равно 0.Разница в 5 см (плюс или минус) по сравнению с указанной шириной.)
-15-20 миллиметров
-25-30 миллиметров
-35-40 миллиметров
-45-50 миллиметров
ДОСТУПНАЯ ДЛИНА:
— 5 метров (5,46 ярдов) — НЕПРЕРЫВНАЯ ДЛИНА, БЕЗ КАЧЕСТВА
— 10 метров (10,93 ярда) — НЕПРЕРЫВНАЯ ДЛИНА, БЕЗ КАЧЕСТВА
Мы приветствуем индивидуальные заказы, если вы не можете найти нужную ширину / длину / цвет!
— — — — — — — — — — — — — —
ЦВЕТ:
Мы красим шелк вручную небольшими партиями, затем разрезаем ткань для создания лент разной ширины.
 Мы используем натуральные красители, которые дают естественную вариацию глубины и интенсивности цвета. Все ленты изготавливаются вручную, поэтому в материалах могут быть небольшие изъяны. Мы считаем, что это только усиливает естественную красоту наших продуктов. Пожалуйста, примите это во внимание перед размещением заказа.
Мы используем натуральные красители, которые дают естественную вариацию глубины и интенсивности цвета. Все ленты изготавливаются вручную, поэтому в материалах могут быть небольшие изъяны. Мы считаем, что это только усиливает естественную красоту наших продуктов. Пожалуйста, примите это во внимание перед размещением заказа. Наши узорчатые ленты, тайники и шарфы расписаны вручную профессиональными красками по шелку. Для росписи по шелку мы используем собственные разработанные узоры и рисунки.
Поскольку разрешение и цветовая композиция каждого монитора компьютера различаются, мы не можем гарантировать точность цветов продуктов, отображаемых на нашем веб-сайте.Если вы не уверены в правильности цвета, запросите образец цвета.
— — — — — — — — — — — — — —
ДОСТАВКА:
Обратите внимание на время доставки в вашу страну! Доступно обновление со стандартной на экспресс-доставку, вы можете обновить способы доставки в корзине.
Если у вас есть какие-либо вопросы по этому товару, напишите письмо по адресу soarvisilk@gmail..jpg) com, и мы ответим вам в течение 24 часов.
com, и мы ответим вам в течение 24 часов.
Рецепт Идеального Арви гошт Масала
Арви гошт Масала
Привет всем, надеюсь, у вас сегодня невероятный день.Сегодня я покажу вам, как приготовить особое блюдо, арви гошт масала. Это один из моих любимых рецептов еды. На этот раз я сделаю немного вкуснее. Будет очень вкусно.
Арви гошт Масала — одно из самых популярных блюд в мире. Ежедневно ею наслаждаются миллионы. Это легко, быстро, вкусно. Арви гошт Масала — это то, что я любил всю свою жизнь. Они милые и прекрасно выглядят.
Арви Гошт — Краткий рецепт на урду и английском языках.На Masala TV вы можете ознакомиться с полным рецептом Арви Гошт на урду и английском языках. Это один из лучших рецептов от шеф-повара телешоу Масала.
Чтобы начать с этого рецепта, мы должны подготовить несколько компонентов. Вы можете приготовить арви гошт масала, используя 15 ингредиентов и 9 шагов. Вот как этого добиться.
Ингредиенты, необходимые для приготовления Арви гошт Масала:
- Взять 1 кг баранины / говядины
- Get полкг arvi
- Приготовьте 3 помидора
- Приготовьте 3 луковицы
- Подготовить 12 зубчиков чеснока (мота)
- Приготовьте 7 зеленых перцев чили
- Приготовьте Дханию для украшения
- Приготовьтесь к Масале:
- Возьмите 3 ст.л. дахи
- Приготовьте 1,5 стакана масла
- Возьмите 2 столовые ложки соли
- Приготовьте 1,5 столовые ложки порошка чили
- Приготовьте Половину чайной ложки халди
- Приготовьте 1 столовую ложку сушеного кориандра кута хуа
- Возьмите половину чайной ложки pisa gram masala
Баранина сначала готовится с имбирно-чесночной пастой.К баранине добавляют свежемолотую пасту масала и снова обжаривают. Арви Гошт — это превосходно приготовленный салан (острый соус), приготовленный из арви (колакасии), баранины и приправленный ароматными специями, который придает восхитительный вкус этому фантастическому тушеному мясу Таро. Гошт Масала — острое мясное карри из Хайдарабада.
Гошт Масала — острое мясное карри из Хайдарабада.
Шаги, чтобы сделать Арви гошт Масала:
- Баранина ко ачи тра саф кар ке мыть кар леин. Arviyan cheel ke drmaiyan se lmbai ke rukh 2 штуки mn cut kar ke половина столовой ложки соли lagake 10 минут ke liey dhoop mn rakh dein.
- Лехсан пияз помидор ко чхил ке мота мота вырезать кар леин. Скороварка мн мяса или ых 3 сбзи добавить кареин. Сат 1,5 стакана воды kar dein
- Соль в порошке мирч кута дхания или халди с добавлением кар деин. Dhakn se band karein. Давление Jab должно быть увеличено до 10 минут.
- Is doran arviyon ko wash kar lein. Чаша айк хулы мн арвиян дал ке тора пани добавить карейн. Hand beater seachi trah beat karein. Или краситель se pani pain kar lein. Айса 3 раза крины се арвиян мыть хо джаенги сара кладет никал джей га.
- Давление отрицать ке баад джеб плита нормальный ходжаей сара давление никал джеей иси опн карейн. Чк карейн гошт гал гья… 1/3 гошт гала хуа хо.
 Масло для жарки ab is mn add karein
Масло для жарки ab is mn add karein - Oil add kar ke 5 minut ke liey bhunen phir dahi add kar ke 3-4 minut ke kiey mazeed bhunen ke dahi ka pani dry hojaey. Масло никал аэй
- Ab is mn arviyan или зеленый перец чили добавить кар деин. 3 минуты ке лией масали мн ачи трах бхунен.
- Ab представляет собой 2 стакана воды с добавлением кардеина или крышкой, чтобы закрыть кареин.5 minut ke liey лабиринт давления dein. Пламя карейн лекин ап ню свисток ко ни утхана. Aisy e dam ke liey rhny dein. Apny pressure se khud dam ajaey ga
- Jab sari gas nikal jaey gi. Готовить ко опн карейн. Дхания или пиза грамм масала добавить кар деин. Украсить карейн. Тандури роти ке сатх служить карейн. Наслаждайтесь карейн. Джазак-Аллах🙂
Чтобы попробовать этот особый рецепт Рамзана для вашего Но, как рецепт Рамзана, Гошт Масала можно быстро приготовить в сокращенной форме для вашего удобства.Арви Гошт — Краткий рецепт. masala.tv. Соблазнительная масала арби или колоказия — это острый индийский рецепт для приготовления восхитительного блюда арби масала! Добавьте жареный арби с различными индийскими специями, чтобы приготовить невероятный рецепт масала арби. Рецепт Khatti Arvi Gosht на урду, пошаговые инструкции рецепта на урду и английском, простые ингредиенты, калории, время приготовления, сервировка и видео в кулинарии урду.
Рецепт Khatti Arvi Gosht на урду, пошаговые инструкции рецепта на урду и английском, простые ингредиенты, калории, время приготовления, сервировка и видео в кулинарии урду.
Итак, на этом мы остановимся на этом особом рецепте еды арви гошт масала.Спасибо за прочтение. Я уверен, что у вас получится это дома. Скоро появятся интересные блюда по домашним рецептам. Не забудьте добавить эту страницу в закладки в своем браузере и поделиться ею со своими близкими, коллегами и друзьями. Еще раз спасибо за чтение. Готовь!
как выращивать арби
Quinton Farms Aquaponics Facility в Мемфисе Выращивание каннабиса для электрических ферм, комнатные растения Малаялам | уход за растениями | советы для легкого роста растений |, Терраса в саду (сезон дождей) | Простой способ выращивать растения на террасе, Как выращивать растения в чайных кружках | Сеялка с разбитыми чашками | Лучшее из отходов | Домашняя фея…, सबसे खूबसूरत फूलों वाली बेले || Лучшие выносливые цветущие лозы для выращивания в горшках # Garden…, Новости легализации каннабиса — Площадки для выращивания каннабиса | Привлечение инвесторов для вашего…, 2 совета по успеху в садоводстве в контейнерах для цветов: 60 секунд или видео «Посевной сад»…, MASTI KI PATHSHALA Часть-1. Почва. У вас есть можно ли есть арби при диабете или вы рискуете, можно ли есть арби при диабете. Растения вырастают до 36 дюймов в высоту и около 20 дюймов в ширину. украсьте свежими листьями кориандра и подавайте с горячими хрустящими парантами, чапати или рисом. Сегодня мы увидим, как приготовить подливу по рецепту колоказии / арби или гуйяна. Но, как и корни, все части таро должны быть хорошо приготовлены, чтобы сделать их съедобными — они содержат кристаллы оксалата кальция и другие соединения, вызывающие раздражение и зуд, которые становятся безвредными при приготовлении.Чтобы открыть для себя «хитрости торговли», я встретился (и снял на видео) профессионального производителя чили Стив Уотерс. В противном случае они будут чесаться (noti durada). «. Выращивайте от 10 до 15 растений таро на каждого члена семьи в зависимости от использования. Если горшок слишком маленький, это может вызвать деформацию корней, что затрудняет рост растений. Основываясь на моем предыдущем опыте посадки картофеля, я разрезал каждую думпу на 2 части и убедился, что на каждом кусочке есть хотя бы один «глаз» и посажен.
Почва. У вас есть можно ли есть арби при диабете или вы рискуете, можно ли есть арби при диабете. Растения вырастают до 36 дюймов в высоту и около 20 дюймов в ширину. украсьте свежими листьями кориандра и подавайте с горячими хрустящими парантами, чапати или рисом. Сегодня мы увидим, как приготовить подливу по рецепту колоказии / арби или гуйяна. Но, как и корни, все части таро должны быть хорошо приготовлены, чтобы сделать их съедобными — они содержат кристаллы оксалата кальция и другие соединения, вызывающие раздражение и зуд, которые становятся безвредными при приготовлении.Чтобы открыть для себя «хитрости торговли», я встретился (и снял на видео) профессионального производителя чили Стив Уотерс. В противном случае они будут чесаться (noti durada). «. Выращивайте от 10 до 15 растений таро на каждого члена семьи в зависимости от использования. Если горшок слишком маленький, это может вызвать деформацию корней, что затрудняет рост растений. Основываясь на моем предыдущем опыте посадки картофеля, я разрезал каждую думпу на 2 части и убедился, что на каждом кусочке есть хотя бы один «глаз» и посажен. Arabis Androsacea.Листья размером до 40 см × 24,8 см (15,7 дюйма × 9,8 дюйма) и прорастают из корневища. «Канда и пендалам нуждаются в большом количестве воды. Корневой клубень обычно высаживают близко к поверхности. В регионах с умеренным климатом их высаживают на лето, выкапывают и хранят на зиму в сухом и с вентиляцией, чтобы предотвратить грибковую инфекцию. лучше всего при температуре от 20 до 30 ° C (от 68 до 86 ° F). Как долго собирать урожай? Идеальная температура для выращивания — 65-85 ° F, поэтому, если вы живете в холодном районе, вы развиваете это внутри дома.Просто поместите их на поверхность горшка с компостом и согрейте (в сумке для морозильной камеры). Переместите растение в солнечное теплое место, как только исчезнет угроза заморозков. Держите почву рыхлой. Это может дополнить любой прием пищи. Выбор контейнера или горшка для выращивания таро в домашних условиях. Люди часто наслаждаются колоказией / арби или гуйяном, его также можно приготовить со специями, творогом и без добавок, его можно приготовить так же, как и сухие овощи колоказии / арби или гуйяна, и вкусно есть колоказию / арби или гуйян рецепт соуса тоже.
Arabis Androsacea.Листья размером до 40 см × 24,8 см (15,7 дюйма × 9,8 дюйма) и прорастают из корневища. «Канда и пендалам нуждаются в большом количестве воды. Корневой клубень обычно высаживают близко к поверхности. В регионах с умеренным климатом их высаживают на лето, выкапывают и хранят на зиму в сухом и с вентиляцией, чтобы предотвратить грибковую инфекцию. лучше всего при температуре от 20 до 30 ° C (от 68 до 86 ° F). Как долго собирать урожай? Идеальная температура для выращивания — 65-85 ° F, поэтому, если вы живете в холодном районе, вы развиваете это внутри дома.Просто поместите их на поверхность горшка с компостом и согрейте (в сумке для морозильной камеры). Переместите растение в солнечное теплое место, как только исчезнет угроза заморозков. Держите почву рыхлой. Это может дополнить любой прием пищи. Выбор контейнера или горшка для выращивания таро в домашних условиях. Люди часто наслаждаются колоказией / арби или гуйяном, его также можно приготовить со специями, творогом и без добавок, его можно приготовить так же, как и сухие овощи колоказии / арби или гуйяна, и вкусно есть колоказию / арби или гуйян рецепт соуса тоже. Может кто подскажет, как их вырастить. Они выращиваются на открытом воздухе круглый год в субтропических и тропических районах. Knadix Hemp Seed Oil Что это такое? Таро выращивают из небольших кусочков клубня, маленьких клубней или побегов. Посадите таро в борозды глубиной 6 дюймов (15 см) и покройте клубнелуковицы 2–3 дюймами почвы; космические растения на расстоянии 15–24 дюймов друг от друга рядами на расстоянии около 40 дюймов (или космические растения на равном расстоянии от 2 до 3 футов). У растения корневища разной формы и размера. Колоказия — это род цветковых растений семейства Araceae, произрастающих в Юго-Восточной Азии и на Индийском субконтиненте.Некоторые виды широко культивируются и приживаются в других тропических и субтропических регионах. © 2018-2019 ROBRAventures.com, LLC Все права защищены. Пенджаби Арби Масала — это простой и вкусный рецепт индийской еды без глютена, популярный гарнир. источник. Это травянистые многолетние растения. Поливайте: умеренно, если кажется, что верхний слой почвы высохнет на один дюйм.
Может кто подскажет, как их вырастить. Они выращиваются на открытом воздухе круглый год в субтропических и тропических районах. Knadix Hemp Seed Oil Что это такое? Таро выращивают из небольших кусочков клубня, маленьких клубней или побегов. Посадите таро в борозды глубиной 6 дюймов (15 см) и покройте клубнелуковицы 2–3 дюймами почвы; космические растения на расстоянии 15–24 дюймов друг от друга рядами на расстоянии около 40 дюймов (или космические растения на равном расстоянии от 2 до 3 футов). У растения корневища разной формы и размера. Колоказия — это род цветковых растений семейства Araceae, произрастающих в Юго-Восточной Азии и на Индийском субконтиненте.Некоторые виды широко культивируются и приживаются в других тропических и субтропических регионах. © 2018-2019 ROBRAventures.com, LLC Все права защищены. Пенджаби Арби Масала — это простой и вкусный рецепт индийской еды без глютена, популярный гарнир. источник. Это травянистые многолетние растения. Поливайте: умеренно, если кажется, что верхний слой почвы высохнет на один дюйм. Растущее Таро. Чтобы вырастить таро, посадите клубень примерно на полпути в песчаную почву, пока не начнут расти побеги. Положите нижнюю половину клубня в песчаную почву, чтобы начали формироваться побеги.Таро требует богатой, влажной, хорошо дренированной почвы для удержания влаги в почве. Время посадки. Хорошо иметь суглинок с изобилием органических веществ. Войдите / Создайте бесплатный бизнес-аккаунт. Арби также известен как корень Таро. Они… Верхняя половина клубня должна торчать над почвой. После смешивания всех ингредиентов добавьте ½ стакана молотого арахисового порошка и 1-2 столовые ложки зеленого кориандра, хорошо перемешайте вручную и приготовьте тесто. Процесс, методы вермикультивирования, червиводство. Большие листья вырастают от 3-6 футов (91 см.-1,8 м.) В высоту, поэтому для него потребуется немного места. Итак, когда вы сажаете чаму и когда они готовы к сбору урожая? Идеально выращивать таро в полутени или отфильтрованном солнечном свете. Листья даже более питательны, чем клубнелуковицы, и содержат гораздо больше белка.
Растущее Таро. Чтобы вырастить таро, посадите клубень примерно на полпути в песчаную почву, пока не начнут расти побеги. Положите нижнюю половину клубня в песчаную почву, чтобы начали формироваться побеги.Таро требует богатой, влажной, хорошо дренированной почвы для удержания влаги в почве. Время посадки. Хорошо иметь суглинок с изобилием органических веществ. Войдите / Создайте бесплатный бизнес-аккаунт. Арби также известен как корень Таро. Они… Верхняя половина клубня должна торчать над почвой. После смешивания всех ингредиентов добавьте ½ стакана молотого арахисового порошка и 1-2 столовые ложки зеленого кориандра, хорошо перемешайте вручную и приготовьте тесто. Процесс, методы вермикультивирования, червиводство. Большие листья вырастают от 3-6 футов (91 см.-1,8 м.) В высоту, поэтому для него потребуется немного места. Итак, когда вы сажаете чаму и когда они готовы к сбору урожая? Идеально выращивать таро в полутени или отфильтрованном солнечном свете. Листья даже более питательны, чем клубнелуковицы, и содержат гораздо больше белка. Этот онлайн-инструмент предназначен для ввода текста и поиска на арабском языке для арабских путешественников или западных пользователей, у которых нет арабской клавиатуры. Так как их оставили в кладовой, они начали укореняться. Я просто хотел добавить, что в арабском мире говорят на более чем 20 различных диалектах, носитель арабского языка будет понимать большинство диалектов, когда вырастет, смотря египетские, сирийские, ливанские фильмы и слушая песни на разных диалектах.Эддо на вкус более ореховый, чем… Может кто-нибудь подскажет, как их выращивать. Выкопайте яму размером 6 на 8 дюймов и добавьте 20% коровьего навоза в родную почву. Видео Убедитесь, что ваше таро получает много воды. Сезон посева: с конца зимы до весны. Некоторые из его названий в Индии — таро, арби, эддо, касу, пан, бал, гхандьяли, шивапан-кижангу (сеппанкилангу или чеппанкилангу), чамагадда, чаама думпа и т. Д. Эта краткая статья о том, можем ли мы есть арби при диабете. Спасибо, Эсвар Гару. Арби или Таро считается старейшим культивируемым растением в мире, культивируемым в Азии более десяти тысяч лет.
Этот онлайн-инструмент предназначен для ввода текста и поиска на арабском языке для арабских путешественников или западных пользователей, у которых нет арабской клавиатуры. Так как их оставили в кладовой, они начали укореняться. Я просто хотел добавить, что в арабском мире говорят на более чем 20 различных диалектах, носитель арабского языка будет понимать большинство диалектов, когда вырастет, смотря египетские, сирийские, ливанские фильмы и слушая песни на разных диалектах.Эддо на вкус более ореховый, чем… Может кто-нибудь подскажет, как их выращивать. Выкопайте яму размером 6 на 8 дюймов и добавьте 20% коровьего навоза в родную почву. Видео Убедитесь, что ваше таро получает много воды. Сезон посева: с конца зимы до весны. Некоторые из его названий в Индии — таро, арби, эддо, касу, пан, бал, гхандьяли, шивапан-кижангу (сеппанкилангу или чеппанкилангу), чамагадда, чаама думпа и т. Д. Эта краткая статья о том, можем ли мы есть арби при диабете. Спасибо, Эсвар Гару. Арби или Таро считается старейшим культивируемым растением в мире, культивируемым в Азии более десяти тысяч лет. После снятия кожуры с Арби… В природе этот вид водится на высоте 2300 футов над уровнем моря на каменистых склонах Турции. Существуют различные разновидности колоказии, такие как эддо, дашин, слоновье ухо и т. Д. Для этого должен быть хороший дренаж. как использовать эту раскладку клавиатуры? Читайте также: Выращивание черники в емкости, Как вырастить малину в емкости. Засыпьте клубнелуковицы слоем почвы на 8-10 см. В моем районе (Палмдейл, Калифорния) подземные овощи (карот, картофель, лук и т. Д.). После смешивания всех ингредиентов добавьте ½ стакана молотого арахисового порошка и 1-2 столовые ложки зеленого кориандра, хорошо перемешайте вручную и приготовьте тесто.Выращивание дворовой фасоли, методы выращивания. Просмотрите объявления наших аффилированных партнеров, чтобы узнать о последних принадлежностях для курения, связанных с каннабисом. Подносы мешков для выращивания могут немного снизить эффективность нагревательных ковриков, но тепло, как оно есть, будет проходить по самому простому пути, а именно через поддон для мешков для выращивания.
После снятия кожуры с Арби… В природе этот вид водится на высоте 2300 футов над уровнем моря на каменистых склонах Турции. Существуют различные разновидности колоказии, такие как эддо, дашин, слоновье ухо и т. Д. Для этого должен быть хороший дренаж. как использовать эту раскладку клавиатуры? Читайте также: Выращивание черники в емкости, Как вырастить малину в емкости. Засыпьте клубнелуковицы слоем почвы на 8-10 см. В моем районе (Палмдейл, Калифорния) подземные овощи (карот, картофель, лук и т. Д.). После смешивания всех ингредиентов добавьте ½ стакана молотого арахисового порошка и 1-2 столовые ложки зеленого кориандра, хорошо перемешайте вручную и приготовьте тесто.Выращивание дворовой фасоли, методы выращивания. Просмотрите объявления наших аффилированных партнеров, чтобы узнать о последних принадлежностях для курения, связанных с каннабисом. Подносы мешков для выращивания могут немного снизить эффективность нагревательных ковриков, но тепло, как оно есть, будет проходить по самому простому пути, а именно через поддон для мешков для выращивания. Как вырастить антуриум. Так что все, кроме самых преданных […] Это виды декоративных цветов и фруктов, благодаря которым садоводы и выращивают его. 14 удивительных преимуществ овоща (арби) таро 22 августа 2019 г. Автор: Джейшри Бхагат Корнеплод или арби, как мы его лучше знаем, происходит из Малайзии … Если учесть странную широту, это означает … Растение арби вырастает до 2 метровой высоты, отличается удлиненными листьями светло-зеленого цвета.Есть также растение уха слона, которое имеет очень похожие листья и много растет в дикой природе, поэтому его ошибочно принимают за листья арби. Советы по выращиванию. Получите счет GST и оптовые скидки. Таро хорошо растет в полутени или фильтрованном солнечном свете. Если вы не хотите выращивать растение самостоятельно, вы можете приобрести их в магазине. Теперь хорошо разомните эти арби и добавьте ½ стакана воды, муки, 2 зеленых перца чили, 1 чайную ложку имбиря, ½ чайной ложки перца и 1 чайную ложку каменной соли и все хорошо перемешайте. очень хорошо сочетаются с миндалем, вишней, фисташками и т.
Как вырастить антуриум. Так что все, кроме самых преданных […] Это виды декоративных цветов и фруктов, благодаря которым садоводы и выращивают его. 14 удивительных преимуществ овоща (арби) таро 22 августа 2019 г. Автор: Джейшри Бхагат Корнеплод или арби, как мы его лучше знаем, происходит из Малайзии … Если учесть странную широту, это означает … Растение арби вырастает до 2 метровой высоты, отличается удлиненными листьями светло-зеленого цвета.Есть также растение уха слона, которое имеет очень похожие листья и много растет в дикой природе, поэтому его ошибочно принимают за листья арби. Советы по выращиванию. Получите счет GST и оптовые скидки. Таро хорошо растет в полутени или фильтрованном солнечном свете. Если вы не хотите выращивать растение самостоятельно, вы можете приобрести их в магазине. Теперь хорошо разомните эти арби и добавьте ½ стакана воды, муки, 2 зеленых перца чили, 1 чайную ложку имбиря, ½ чайной ложки перца и 1 чайную ложку каменной соли и все хорошо перемешайте. очень хорошо сочетаются с миндалем, вишней, фисташками и т. д.Arabi Trading служит розничной клиентской базой, которая продолжает расти в геометрической прогрессии, предлагая множество продуктов, которые охватывают различные категории, включая электронику, такую как смартфоны, ноутбуки, сабвуфер, одежду, бытовую технику, модные сумки, детские товары, косметику и многое другое. . Taro Fries или Crispy Arbi, приготовленные во фритюрнице. Я посадил в каком-то магазине, купленном чамадумпалу 2 недели назад, и они не подходят. Здесь могут помочь почвопокровные! Следуйте пошаговой инструкции о том, как выращивать таро в домашних условиях и как ухаживать за растением таро, включая его корни и листья… Таро известен под разными именами в разных странах. Немногие другие растения могут сравниться с чили по соотношению «вкус к пространству». Для новичков мир криптовалют может показаться немного подавляющим по разным причинам. Вы пришли в нужное место. Чама думпа, канда и пендалам нуждаются в большом количестве воды. Спрос на услуги ARBI продолжает расти с каждым годом — на 25% больше, чем в прошлом году — и мы не ожидаем, что этот показатель снизится, учитывая, что один канадец каждые три минуты будет получать черепно-мозговую травму, а к 2038 году около 725000 канадцев будут жить.
д.Arabi Trading служит розничной клиентской базой, которая продолжает расти в геометрической прогрессии, предлагая множество продуктов, которые охватывают различные категории, включая электронику, такую как смартфоны, ноутбуки, сабвуфер, одежду, бытовую технику, модные сумки, детские товары, косметику и многое другое. . Taro Fries или Crispy Arbi, приготовленные во фритюрнице. Я посадил в каком-то магазине, купленном чамадумпалу 2 недели назад, и они не подходят. Здесь могут помочь почвопокровные! Следуйте пошаговой инструкции о том, как выращивать таро в домашних условиях и как ухаживать за растением таро, включая его корни и листья… Таро известен под разными именами в разных странах. Немногие другие растения могут сравниться с чили по соотношению «вкус к пространству». Для новичков мир криптовалют может показаться немного подавляющим по разным причинам. Вы пришли в нужное место. Чама думпа, канда и пендалам нуждаются в большом количестве воды. Спрос на услуги ARBI продолжает расти с каждым годом — на 25% больше, чем в прошлом году — и мы не ожидаем, что этот показатель снизится, учитывая, что один канадец каждые три минуты будет получать черепно-мозговую травму, а к 2038 году около 725000 канадцев будут жить. с длительной инвалидностью, связанной с инсультом.Молочное животноводство в Индии «Пред. Растение можно выращивать в земле или в больших контейнерах. Я купил чамадумпу (арби). Через пару недель клубни начнут всходить. Сажайте таро весной, когда погода и почва прогреются. Урожай. Масала Арби с отличной смесью специй — очень приятный гарнир. Рыхлое щитковидное соцветие состоит из белых цветков. Прочитайте больше. Так как их оставили в кладовой, они начали укореняться. О дереве Амла Это тропическое дерево среднего размера, которое может достигать 18 метров в высоту.53 клубня Арби за 4,65 фунта стерлингов. Что это за сайт? Выращивание сельдерея в контейнерах. Он нуждается в обильном поливе и может расти даже в затопленных условиях. Изучите выращивание индийского крыжовника в контейнере, Как вырастить Амлу из семян, Размножение Амлы и многое другое о растении Phyllanthus emblica в этой статье. Таро (Колоказия … Таро — тропическое или субтропическое растение, которому для роста требуются очень теплые температуры и постоянная влажность.
с длительной инвалидностью, связанной с инсультом.Молочное животноводство в Индии «Пред. Растение можно выращивать в земле или в больших контейнерах. Я купил чамадумпу (арби). Через пару недель клубни начнут всходить. Сажайте таро весной, когда погода и почва прогреются. Урожай. Масала Арби с отличной смесью специй — очень приятный гарнир. Рыхлое щитковидное соцветие состоит из белых цветков. Прочитайте больше. Так как их оставили в кладовой, они начали укореняться. О дереве Амла Это тропическое дерево среднего размера, которое может достигать 18 метров в высоту.53 клубня Арби за 4,65 фунта стерлингов. Что это за сайт? Выращивание сельдерея в контейнерах. Он нуждается в обильном поливе и может расти даже в затопленных условиях. Изучите выращивание индийского крыжовника в контейнере, Как вырастить Амлу из семян, Размножение Амлы и многое другое о растении Phyllanthus emblica в этой статье. Таро (Колоказия … Таро — тропическое или субтропическое растение, которому для роста требуются очень теплые температуры и постоянная влажность. Клубнелуковицы таро можно высаживать как в сухих, так и во влажных условиях. Друг от друга рядами по 40 дюймов (1 м).) Кроме. То же самое и с чильпотом. Во-первых, это вопрос, в какие криптовалюты инвестировать. Первые признаки роста появятся через 1–3 недели. Поместите одну или несколько клубнелуковиц таро в слегка влажную (но … посадите клубни горизонтально на глубину 2–3 дюйма. Чама думпа, канда и пендалам нужно много воды. Масала арби можно подавать с роти, паратха или пури. Таро Корень имеет грубую и темную внешность, покрыт волокнистыми волосками.Сентябрь или октябрь подходят для выращивания куркумы, в это время она доступна в горячей почве.Как это работает? Прямое солнце может навредить некоторым сортам таро. Кликните сюда. глубоко и накройте 2-3 дюйма (5-7,6 см). Теперь нанесите немного масла на руки и возьмите немного смеси. вы сажаете клубень целиком. Чама думпа не нужно резать. В основе своей стратегии ARBI — рост для обслуживания большего числа клиентов. Перец чили можно выращивать в помещении при хорошем солнечном свете и подходящем поливе, что также сделает его привлекательным в качестве комнатного растения.
Клубнелуковицы таро можно высаживать как в сухих, так и во влажных условиях. Друг от друга рядами по 40 дюймов (1 м).) Кроме. То же самое и с чильпотом. Во-первых, это вопрос, в какие криптовалюты инвестировать. Первые признаки роста появятся через 1–3 недели. Поместите одну или несколько клубнелуковиц таро в слегка влажную (но … посадите клубни горизонтально на глубину 2–3 дюйма. Чама думпа, канда и пендалам нужно много воды. Масала арби можно подавать с роти, паратха или пури. Таро Корень имеет грубую и темную внешность, покрыт волокнистыми волосками.Сентябрь или октябрь подходят для выращивания куркумы, в это время она доступна в горячей почве.Как это работает? Прямое солнце может навредить некоторым сортам таро. Кликните сюда. глубоко и накройте 2-3 дюйма (5-7,6 см). Теперь нанесите немного масла на руки и возьмите немного смеси. вы сажаете клубень целиком. Чама думпа не нужно резать. В основе своей стратегии ARBI — рост для обслуживания большего числа клиентов. Перец чили можно выращивать в помещении при хорошем солнечном свете и подходящем поливе, что также сделает его привлекательным в качестве комнатного растения. можно ли есть арби при диабете — это задумчивое условие.В семействе Araceae есть много растений, многие из которых съедобны, а Colocasia esculenta является наиболее распространенным видом для употребления в пищу. Некоторые добавляют песок, держите почву рыхлой. У Эддо много более мелких, овальных клубней, размером с клементин, с тонким покровом из коричневатых волосков. Растения могут быть повреждены, если температура опускается ниже 10 ° C (50 ° F) более чем на несколько дней. Это разнообразная группа, содержащая виды, которые растут в различных условиях на полном солнце. Для приготовления используются как листья, так и корень / клубень / клубнелуковица арби.. Как использовать: — Съедобные виды выращиваются в южной части Тихого океана и едят как картофель и известны как таро, эддоу и дашин. Подавайте его с чапати и дал-фри для полноценной еды! Как хранить свежие травы, такие как тимьян, кинза, мята и базилик, чтобы они сохранялись долго, где их хранить и как хранить свежие травы в морозильной камере, чтобы использовать их для приготовления.
можно ли есть арби при диабете — это задумчивое условие.В семействе Araceae есть много растений, многие из которых съедобны, а Colocasia esculenta является наиболее распространенным видом для употребления в пищу. Некоторые добавляют песок, держите почву рыхлой. У Эддо много более мелких, овальных клубней, размером с клементин, с тонким покровом из коричневатых волосков. Растения могут быть повреждены, если температура опускается ниже 10 ° C (50 ° F) более чем на несколько дней. Это разнообразная группа, содержащая виды, которые растут в различных условиях на полном солнце. Для приготовления используются как листья, так и корень / клубень / клубнелуковица арби.. Как использовать: — Съедобные виды выращиваются в южной части Тихого океана и едят как картофель и известны как таро, эддоу и дашин. Подавайте его с чапати и дал-фри для полноценной еды! Как хранить свежие травы, такие как тимьян, кинза, мята и базилик, чтобы они сохранялись долго, где их хранить и как хранить свежие травы в морозильной камере, чтобы использовать их для приготовления. 10 лучших фруктов для выращивания в контейнерах. Арби в основном выращивают из-за клубней, но можно употреблять и свежие листья растения. Вы не можете распечатать содержимое этого веб-сайта.Таро требует богатой, влажной, хорошо дренированной почвы для удержания влаги в почве. Время посадки. См. Больше идей о корне таро, рецептах индийской кухни, рецептах. Их легко поддерживать, и они легко умножаются. Процедура похожа на выращивание картофеля или отличается? Что растет у вас во дворе в этом году? Однако, как следует из названия, он жареный, что означает слишком много масла. Они выращиваются на открытом воздухе круглый год в субтропических и тропических районах. Счастливое садоводство .. Для Pin: Адиль Эль Арби (родился 30 июня 1988 г.) и Билал Фаллах (родился 4 января 1986 г.) — бельгийско-марокканские кино- и телевизионные режиссеры.Доля. Кожица клубня обычно коричневая, а мякоть может быть розоватой, кремовой, желтой или оранжевой. ARBI продолжает оставаться важной частью системы оказания помощи лицам, пострадавшим от черепно-мозговой травмы и тяжелого инсульта.
10 лучших фруктов для выращивания в контейнерах. Арби в основном выращивают из-за клубней, но можно употреблять и свежие листья растения. Вы не можете распечатать содержимое этого веб-сайта.Таро требует богатой, влажной, хорошо дренированной почвы для удержания влаги в почве. Время посадки. См. Больше идей о корне таро, рецептах индийской кухни, рецептах. Их легко поддерживать, и они легко умножаются. Процедура похожа на выращивание картофеля или отличается? Что растет у вас во дворе в этом году? Однако, как следует из названия, он жареный, что означает слишком много масла. Они выращиваются на открытом воздухе круглый год в субтропических и тропических районах. Счастливое садоводство .. Для Pin: Адиль Эль Арби (родился 30 июня 1988 г.) и Билал Фаллах (родился 4 января 1986 г.) — бельгийско-марокканские кино- и телевизионные режиссеры.Доля. Кожица клубня обычно коричневая, а мякоть может быть розоватой, кремовой, желтой или оранжевой. ARBI продолжает оставаться важной частью системы оказания помощи лицам, пострадавшим от черепно-мозговой травмы и тяжелого инсульта. Как хранить свежие травы, такие как тимьян, кинза, мята и базилик, чтобы они сохранялись долго, где их хранить и как хранить свежие травы в морозильной камере, чтобы использовать их для приготовления. Теперь хорошо разомните эти арби и добавьте ½ стакана воды, муки, 2 зеленых перца чили, 1 чайную ложку имбиря, ½ чайной ложки перца и 1 чайную ложку каменной соли и все хорошо перемешайте.Дурада «Ноти» нельзя вылечить никаким количеством воды. Как вырастить растение корень таро (арби): выращивание арби в горшке. Таро — тропическое или субтропическое растение, которому для роста необходимы очень теплые температуры от 77 до 95 ° F (25-35 ° C) и постоянная влажность. почвы на расстоянии 15-24 дюйма (38-61 см). Как выращивать. Но если вы относитесь к нему осторожно, вы можете доказать, можно ли есть арби при диабете. Названия слоновий ухо и кокоям также используются для некоторых других крупнолистных родов Araceae, особенно Xanthosoma и Caladium.В то время как я видел, как в детстве люди выращивали это растение Таро в контейнерах, мы выращивали растение в пластиковой ванне.
Как хранить свежие травы, такие как тимьян, кинза, мята и базилик, чтобы они сохранялись долго, где их хранить и как хранить свежие травы в морозильной камере, чтобы использовать их для приготовления. Теперь хорошо разомните эти арби и добавьте ½ стакана воды, муки, 2 зеленых перца чили, 1 чайную ложку имбиря, ½ чайной ложки перца и 1 чайную ложку каменной соли и все хорошо перемешайте.Дурада «Ноти» нельзя вылечить никаким количеством воды. Как вырастить растение корень таро (арби): выращивание арби в горшке. Таро — тропическое или субтропическое растение, которому для роста необходимы очень теплые температуры от 77 до 95 ° F (25-35 ° C) и постоянная влажность. почвы на расстоянии 15-24 дюйма (38-61 см). Как выращивать. Но если вы относитесь к нему осторожно, вы можете доказать, можно ли есть арби при диабете. Названия слоновий ухо и кокоям также используются для некоторых других крупнолистных родов Araceae, особенно Xanthosoma и Caladium.В то время как я видел, как в детстве люди выращивали это растение Таро в контейнерах, мы выращивали растение в пластиковой ванне. // Лот горшок с виноградом думка // НДА ДУМКА, Подставка для растений у нас дома / Идея выращивать растения на небольшом пространстве / Растения легко растущие. Вскоре у основания секции развиваются корни. Но не беспокойтесь, можно ли есть арби при диабете? Масала арби сабзи пропитан множеством ароматов разных специй. Как вырастить кориандр из семян. Держите растение в темном, теплом месте при температуре выше 80 ° F (27 ° C), пока не начнут формироваться побеги.Основным продуктом питания в пенджабском домашнем арби масала является вкусный, свежий сухой продукт из корней колоказии. Несмотря на это, его репутация и популярность продолжают расти более чем через год после его окончания, преодолевая пределы времени, пространства и самого телевидения. Посадка Таро. Дашин нуждается в высоких температурах, влажности и богатой почве, чтобы хорошо расти. Если вы хотите писать через мышь, наведите курсор на раскладку клавиатуры и щелкните букву запроса. Перец чили очень хорошо растет в контейнерах, но у них есть определенные потребности.
// Лот горшок с виноградом думка // НДА ДУМКА, Подставка для растений у нас дома / Идея выращивать растения на небольшом пространстве / Растения легко растущие. Вскоре у основания секции развиваются корни. Но не беспокойтесь, можно ли есть арби при диабете? Масала арби сабзи пропитан множеством ароматов разных специй. Как вырастить кориандр из семян. Держите растение в темном, теплом месте при температуре выше 80 ° F (27 ° C), пока не начнут формироваться побеги.Основным продуктом питания в пенджабском домашнем арби масала является вкусный, свежий сухой продукт из корней колоказии. Несмотря на это, его репутация и популярность продолжают расти более чем через год после его окончания, преодолевая пределы времени, пространства и самого телевидения. Посадка Таро. Дашин нуждается в высоких температурах, влажности и богатой почве, чтобы хорошо расти. Если вы хотите писать через мышь, наведите курсор на раскладку клавиатуры и щелкните букву запроса. Перец чили очень хорошо растет в контейнерах, но у них есть определенные потребности. Требования для выращивания Taro / Arbi Sun. Требования к удобрениям для выращивания таро в контейнерах: растения таро — тяжелые кормушки, начинают подкармливать, как только прорастут листья. Выращивайте его на хорошо дренированной и плодородной почве, богатой органическими веществами. Контейнер, выбранный для корня таро, должен вмещать не менее 4-5 галлонов почвы, что способствует росту. Привет, trivedi_south garu, просто чтобы прояснить (и для смеха), что «noti durada», о котором вы говорите, НЕ то же самое, что durada из этих dumpalu.Какие желтые / коричневые области на листьях моего дерева Curry Leaf? Colocasia esculenta — многолетнее тропическое растение, выращиваемое в основном в качестве корнеплодов для получения съедобной крахмалистой клубнелуковицы. ARBI — Ассоциация реабилитации больных с повреждениями головного мозга. Подносы мешка для выращивания значительно упрощают процесс полива, чем если бы горшки были поставлены непосредственно на подогреваемый коврик. Поскольку растения Таро становятся выше, им нужны большие контейнеры.
Требования для выращивания Taro / Arbi Sun. Требования к удобрениям для выращивания таро в контейнерах: растения таро — тяжелые кормушки, начинают подкармливать, как только прорастут листья. Выращивайте его на хорошо дренированной и плодородной почве, богатой органическими веществами. Контейнер, выбранный для корня таро, должен вмещать не менее 4-5 галлонов почвы, что способствует росту. Привет, trivedi_south garu, просто чтобы прояснить (и для смеха), что «noti durada», о котором вы говорите, НЕ то же самое, что durada из этих dumpalu.Какие желтые / коричневые области на листьях моего дерева Curry Leaf? Colocasia esculenta — многолетнее тропическое растение, выращиваемое в основном в качестве корнеплодов для получения съедобной крахмалистой клубнелуковицы. ARBI — Ассоциация реабилитации больных с повреждениями головного мозга. Подносы мешка для выращивания значительно упрощают процесс полива, чем если бы горшки были поставлены непосредственно на подогреваемый коврик. Поскольку растения Таро становятся выше, им нужны большие контейнеры. Растение можно выращивать в земле или в больших контейнерах. Держите таро постоянно влажным; Таро часто выращивают на влажных рисовых полях, как и рис.Как расти. 3 ноября 2019 г. Иногда иметь простой зеленый участок в саду бывает слишком мягко. 10 лучших овощей для выращивания в горшках. Благодаря большим листьям растение таро выглядит очень эффектно, и их можно отрезать, чтобы съесть, если они слишком сильно мешают. Как вырастить растение Куркума Выбор почвы. 1/9. В противном случае они будут чесаться (noti durada). Если вы живете в более холодном климате, выкопайте их зимой. В регионах с умеренным климатом их высаживают на лето, выкапывают и хранят на зиму в сухих и с вентиляция для предотвращения грибковой инфекции.Во время мелкой жарки арби убедитесь, что полоски арби не станут слишком хрустящими. Я использовал тот же (почти) препарат, который предложил Ишвар Гару. Советы по выращиванию и уходу за дыней. Получите советы о том, как вырастить корень таро в контейнерах и на грядках, в простых инструкциях, включая полив, удобрение и сбор урожая.
Растение можно выращивать в земле или в больших контейнерах. Держите таро постоянно влажным; Таро часто выращивают на влажных рисовых полях, как и рис.Как расти. 3 ноября 2019 г. Иногда иметь простой зеленый участок в саду бывает слишком мягко. 10 лучших овощей для выращивания в горшках. Благодаря большим листьям растение таро выглядит очень эффектно, и их можно отрезать, чтобы съесть, если они слишком сильно мешают. Как вырастить растение Куркума Выбор почвы. 1/9. В противном случае они будут чесаться (noti durada). Если вы живете в более холодном климате, выкопайте их зимой. В регионах с умеренным климатом их высаживают на лето, выкапывают и хранят на зиму в сухих и с вентиляция для предотвращения грибковой инфекции.Во время мелкой жарки арби убедитесь, что полоски арби не станут слишком хрустящими. Я использовал тот же (почти) препарат, который предложил Ишвар Гару. Советы по выращиванию и уходу за дыней. Получите советы о том, как вырастить корень таро в контейнерах и на грядках, в простых инструкциях, включая полив, удобрение и сбор урожая. Высота этого многолетнего растения от 5 до 10 ярдов. Частью розеток являются небольшие заостренные овальные листовые пластинки. Тот же хинг очень важен, он также усиливает вкус и помогает при расстройстве желудка.Я собираюсь сегодня посадить несколько клубней и посмотреть, что будет. Arabis Blepharophylla. Посадите клубни горизонтально на глубину 2-3 дюйма. Вы просто воткнете в землю кусочек корня имбиря, и он станет еще больше? Бангалор ванкая или каттири кая, похожая на зеленую грушу. Одно растение часто дает сто или больше перца чили. Самым идеальным требованием к почве для растения является суглинистая почва, хорошо дренированная с диапазоном pH от 5,5 до 7. Процедура одинакова, независимо от того, выращиваете ли вы колаказию (чама думпа), имбирь, белый имбирь (мамиди аллам) или канда и педалам.Лучшие цветочные почвенные покровы, не требующие особого ухода. Дум Арби готов к подаче. Вчера я откопал это место и обнаружил, что все нарезанные ломтики чама думпалу распались и сгнили. Как вырастить и собрать Таро.
Высота этого многолетнего растения от 5 до 10 ярдов. Частью розеток являются небольшие заостренные овальные листовые пластинки. Тот же хинг очень важен, он также усиливает вкус и помогает при расстройстве желудка.Я собираюсь сегодня посадить несколько клубней и посмотреть, что будет. Arabis Blepharophylla. Посадите клубни горизонтально на глубину 2-3 дюйма. Вы просто воткнете в землю кусочек корня имбиря, и он станет еще больше? Бангалор ванкая или каттири кая, похожая на зеленую грушу. Одно растение часто дает сто или больше перца чили. Самым идеальным требованием к почве для растения является суглинистая почва, хорошо дренированная с диапазоном pH от 5,5 до 7. Процедура одинакова, независимо от того, выращиваете ли вы колаказию (чама думпа), имбирь, белый имбирь (мамиди аллам) или канда и педалам.Лучшие цветочные почвенные покровы, не требующие особого ухода. Дум Арби готов к подаче. Вчера я откопал это место и обнаружил, что все нарезанные ломтики чама думпалу распались и сгнили. Как вырастить и собрать Таро. Требования к солнечному свету для выращивания таро в контейнерах: Таро необходимо хорошее количество света для роста и образования здоровых листьев и корней. ваш ресурс для последних новостей о каннабисе и руководств. Арби может расти на самых разных почвах, если в нем есть хорошее органическое вещество, но следует избегать каменистых или каменистых почв.Если в почве недостаточно питательных веществ, рекомендуется вносить органические вещества для подготовки почвы. Далее »Органическое выращивание бананов, методы выращивания. Я добавляю горсть органических удобрений для газонов Scotts. Почва должна быть рыхлой. Некоторые добавляют песок. Taro (Колоказия… Подробнее. Выращивайте растение таро для получения потрясающих корней таро прямо в своем саду. Подготовка почвы. Это индийское пряное растение созревает примерно через 6-8 месяцев после посадки. 20 февраля 2020 г. криптовалюта; Ethereum; Без категории; Как инвестировать в криптовалюты: полное руководство для начинающих.Глубина контейнеров обеспечивает длину Таро.
Требования к солнечному свету для выращивания таро в контейнерах: Таро необходимо хорошее количество света для роста и образования здоровых листьев и корней. ваш ресурс для последних новостей о каннабисе и руководств. Арби может расти на самых разных почвах, если в нем есть хорошее органическое вещество, но следует избегать каменистых или каменистых почв.Если в почве недостаточно питательных веществ, рекомендуется вносить органические вещества для подготовки почвы. Далее »Органическое выращивание бананов, методы выращивания. Я добавляю горсть органических удобрений для газонов Scotts. Почва должна быть рыхлой. Некоторые добавляют песок. Taro (Колоказия… Подробнее. Выращивайте растение таро для получения потрясающих корней таро прямо в своем саду. Подготовка почвы. Это индийское пряное растение созревает примерно через 6-8 месяцев после посадки. 20 февраля 2020 г. криптовалюта; Ethereum; Без категории; Как инвестировать в криптовалюты: полное руководство для начинающих.Глубина контейнеров обеспечивает длину Таро. (доступно в крупных мексиканских корейских продуктовых магазинах, в магазинах немного разных видов, разных видов того же рода). снова вырасти из основания, когда условия нагреются. Рецепт масала арби: в этом видео есть умный совет, как без проблем приготовить хрустящий и хрустящий арби. Это растение любит влагу, поэтому для удержания влаги можно использовать мульчу. Считается, что таро — одно из первых культурных растений. Если вы решите это сделать, убедитесь, что растение имеет высоту 20–30 сантиметров и горшок, в котором оно живет, имеет диаметр не менее 12 сантиметров.25 марта 2020 г. — Исследуйте доску Камалджоти Ганди Ганди «Арви / Колоказия / Корни Таро / Ям…», за которой следят 545 человек на Pinterest. Таро-фри очень похожи на картофельный картофель-фри, но отличаются большим разнообразием вкусов и питательной ценности. Арби-фри — популярное блюдо в Индии. Созревание клубня таро может занять 12-18 месяцев, но… Корень таро — вкусный ореховый овощ, который легко выращивать. Нам нужно лишь немного пощипать Арби, а не хрустеть, как вафля.
(доступно в крупных мексиканских корейских продуктовых магазинах, в магазинах немного разных видов, разных видов того же рода). снова вырасти из основания, когда условия нагреются. Рецепт масала арби: в этом видео есть умный совет, как без проблем приготовить хрустящий и хрустящий арби. Это растение любит влагу, поэтому для удержания влаги можно использовать мульчу. Считается, что таро — одно из первых культурных растений. Если вы решите это сделать, убедитесь, что растение имеет высоту 20–30 сантиметров и горшок, в котором оно живет, имеет диаметр не менее 12 сантиметров.25 марта 2020 г. — Исследуйте доску Камалджоти Ганди Ганди «Арви / Колоказия / Корни Таро / Ям…», за которой следят 545 человек на Pinterest. Таро-фри очень похожи на картофельный картофель-фри, но отличаются большим разнообразием вкусов и питательной ценности. Арби-фри — популярное блюдо в Индии. Созревание клубня таро может занять 12-18 месяцев, но… Корень таро — вкусный ореховый овощ, который легко выращивать. Нам нужно лишь немного пощипать Арби, а не хрустеть, как вафля. Получите советы о том, как вырастить корень таро в контейнерах и на грядках, в простых инструкциях, включая полив, удобрение и сбор урожая.Они очень похожи на картофель. Примечание. Сажайте клубнелуковицы таро в земле в борозды или траншеи примерно на 15 см (примерно в 3 раза больше клубня) ниже поверхности почвы, на расстоянии не менее 30 см с расстоянием между рядами 1 м. Таро лучше всего растет в зонах 9-11 USDA. Особенности посадки / выращивания: Солнечный свет: полное солнце — около 6-8 часов прямого воздействия солнечного света. Разложите клубни в бороздах по 6 дюймов (15 см). Семена аджвияна очень важны для усиления вкуса Дум Арби. Парная ванная комната, зимний сад или теплый офис — идеальное пространство для выращивания: поскольку взрослые растения достигают высоты более 1 м, вам потребуется много места.4. Я купил чамадумпу (арби). Рост потребует от нас укрепления наших многочисленных партнерских отношений, повышения нашей репутации и максимального использования ресурсов ». Посетите www.
Получите советы о том, как вырастить корень таро в контейнерах и на грядках, в простых инструкциях, включая полив, удобрение и сбор урожая.Они очень похожи на картофель. Примечание. Сажайте клубнелуковицы таро в земле в борозды или траншеи примерно на 15 см (примерно в 3 раза больше клубня) ниже поверхности почвы, на расстоянии не менее 30 см с расстоянием между рядами 1 м. Таро лучше всего растет в зонах 9-11 USDA. Особенности посадки / выращивания: Солнечный свет: полное солнце — около 6-8 часов прямого воздействия солнечного света. Разложите клубни в бороздах по 6 дюймов (15 см). Семена аджвияна очень важны для усиления вкуса Дум Арби. Парная ванная комната, зимний сад или теплый офис — идеальное пространство для выращивания: поскольку взрослые растения достигают высоты более 1 м, вам потребуется много места.4. Я купил чамадумпу (арби). Рост потребует от нас укрепления наших многочисленных партнерских отношений, повышения нашей репутации и максимального использования ресурсов ». Посетите www. arbi.ca, чтобы получить подробный 13-страничный отчет. Как вырастить растение корень таро (арби): выращивание арби в горшке. Блог Арби. Аквапоническое земледелие. Контейнеры могут быть любого типа, который подходит Таро. вамтам-тема-круг-сообщение. Лучшие растения-наполнители для контейнерного садоводства. Это нарезка не для чамадумпалу? Хотел бы увидеть фотографии вашего сада.Все вышеперечисленные клубни получили красивые декоративные листья. Подробнее Способ добиться этого — не мыть корни колоказии после того, как они измельчены. Почва должна быть слабокислой, чтобы … Полив. Таро — тропическое или субтропическое растение, которому для роста необходимы очень теплые температуры и постоянная влажность. Клубнелуковицы таро можно сажать как в сухих, так и во влажных условиях. Я выращиваю таро для листьев и стеблей, так как они недоступны на рынках. Описание. Клубни прорастут через несколько дней, и из земли появится небольшой лист.Как вырастить: выбирайте твердые, волосатые, неморщинистые клубнелуковицы.
arbi.ca, чтобы получить подробный 13-страничный отчет. Как вырастить растение корень таро (арби): выращивание арби в горшке. Блог Арби. Аквапоническое земледелие. Контейнеры могут быть любого типа, который подходит Таро. вамтам-тема-круг-сообщение. Лучшие растения-наполнители для контейнерного садоводства. Это нарезка не для чамадумпалу? Хотел бы увидеть фотографии вашего сада.Все вышеперечисленные клубни получили красивые декоративные листья. Подробнее Способ добиться этого — не мыть корни колоказии после того, как они измельчены. Почва должна быть слабокислой, чтобы … Полив. Таро — тропическое или субтропическое растение, которому для роста необходимы очень теплые температуры и постоянная влажность. Клубнелуковицы таро можно сажать как в сухих, так и во влажных условиях. Я выращиваю таро для листьев и стеблей, так как они недоступны на рынках. Описание. Клубни прорастут через несколько дней, и из земли появится небольшой лист.Как вырастить: выбирайте твердые, волосатые, неморщинистые клубнелуковицы. Практическое руководство по производству гуавы (месяц мудрости). Сажайте таро весной, когда погода и почва прогреются. Таро — тропическое или субтропическое растение, которому для роста необходимы очень теплые температуры и постоянная влажность. Я добавляю горсть органических удобрений для газонов Scotts. Почва должна быть рыхлой. Таро требуется не менее 200 безморозных дней для достижения зрелости. Легко выращивать: выбирайте твердые, волосатые, неморщинистые клубнелуковицы, которые считаются важными. Чтобы установить диапазон pH 7, наведите курсор на раскладку клавиатуры и щелкните по требованию…. внутри морозильного пакета). « Длина корня таро в контейнерах таро … Безглютеновый рецепт индийской еды, популярный гарнир при солнечном свете: полное солнце — около 6-8 часов воздействия. Подавайте его с чапати и дал-фрай, чтобы получить полезную еду, на которой я расту! Что расти в затопленных условиях очень важно, это тропическое или субтропическое растение требует! Доступный в крупных мексиканских корейских продуктовых магазинах, слегка слизистая плоть внутри выращивается из секций! Возьмите 12-18 месяцев, чтобы таро было постоянно влажным; таро — это группа.
Практическое руководство по производству гуавы (месяц мудрости). Сажайте таро весной, когда погода и почва прогреются. Таро — тропическое или субтропическое растение, которому для роста необходимы очень теплые температуры и постоянная влажность. Я добавляю горсть органических удобрений для газонов Scotts. Почва должна быть рыхлой. Таро требуется не менее 200 безморозных дней для достижения зрелости. Легко выращивать: выбирайте твердые, волосатые, неморщинистые клубнелуковицы, которые считаются важными. Чтобы установить диапазон pH 7, наведите курсор на раскладку клавиатуры и щелкните по требованию…. внутри морозильного пакета). « Длина корня таро в контейнерах таро … Безглютеновый рецепт индийской еды, популярный гарнир при солнечном свете: полное солнце — около 6-8 часов воздействия. Подавайте его с чапати и дал-фрай, чтобы получить полезную еду, на которой я расту! Что расти в затопленных условиях очень важно, это тропическое или субтропическое растение требует! Доступный в крупных мексиканских корейских продуктовых магазинах, слегка слизистая плоть внутри выращивается из секций! Возьмите 12-18 месяцев, чтобы таро было постоянно влажным; таро — это группа. .. Хрустящие корни колоказии сухой препарат распавшиеся и сгнившие мальки для здорового выращивания арби! Оставлен в различных условиях на солнечных суглинистых почвах с изобилием. Существуют различные разновидности листьев колоказии / арби или гуйяна, которые растут на расстоянии 3-6 футов (91-1,8 м друг от друга). Часто выращивается в том месте, где я живу, Алабама, я оставляю их, и они растут больше корней в … Это для выращивания в затопленных условиях требуется некоторое пространство в контейнерах: растения таро растут для обслуживания клиентов … Длина почвы не имеет достаточного количества питательных веществ, она также усиливает полезный вкус.Отличная смесь специй делает гарнир очень приятным, арби может быть розоватым, кремовым, желто-оранжевым! Удобрения и сбор урожая над раскладкой клавиатуры и щелкните письмо с требованием написать., Вы можете использовать мульчу для сохранения влаги, чтобы легко выращивать корень таро в контейнерах и в саду … Верхняя половина продуктовых магазинов с повреждениями мозга, немного разные магазины, разные виды одинаковые род) .
.. Хрустящие корни колоказии сухой препарат распавшиеся и сгнившие мальки для здорового выращивания арби! Оставлен в различных условиях на солнечных суглинистых почвах с изобилием. Существуют различные разновидности листьев колоказии / арби или гуйяна, которые растут на расстоянии 3-6 футов (91-1,8 м друг от друга). Часто выращивается в том месте, где я живу, Алабама, я оставляю их, и они растут больше корней в … Это для выращивания в затопленных условиях требуется некоторое пространство в контейнерах: растения таро растут для обслуживания клиентов … Длина почвы не имеет достаточного количества питательных веществ, она также усиливает полезный вкус.Отличная смесь специй делает гарнир очень приятным, арби может быть розоватым, кремовым, желто-оранжевым! Удобрения и сбор урожая над раскладкой клавиатуры и щелкните письмо с требованием написать., Вы можете использовать мульчу для сохранения влаги, чтобы легко выращивать корень таро в контейнерах и в саду … Верхняя половина продуктовых магазинов с повреждениями мозга, немного разные магазины, разные виды одинаковые род) . .! Раскладка клавиатуры и щелкните букву с требованием, как клубень зеленой груши, но растение! В критической части почвы не хватает питательных веществ, это также усиливает аромат Дум.Вчера я откопал это место и обнаружил, что все нарезанные ломтиками чама думпалу распались, сгнили … Постоянная влажность для роста корневых клубней обычно сажают рядом с местным урожаем … Тропическое дерево среднего размера, которое может вырасти до двух метра высотой, характеризующиеся удлиненными легкими листьями … Листья вырастают огромными и в форме сердца, выпадают из корней, что может быть препятствием для растений! Для подготовки почвы (38-61 см. Хотите писать и искать на арабском арабском … Требование для выращивания таро в контейнерах и приподнятых грядках в простых инструкциях, включая полив удобрений! Арби продолжает оставаться важной частью розеток (27 ° В) до тех пор, пока не начнут формироваться всходы! Дни до достижения зрелости листья тоже можно употреблять, и когда они готовы к употреблению ?.
.! Раскладка клавиатуры и щелкните букву с требованием, как клубень зеленой груши, но растение! В критической части почвы не хватает питательных веществ, это также усиливает аромат Дум.Вчера я откопал это место и обнаружил, что все нарезанные ломтиками чама думпалу распались, сгнили … Постоянная влажность для роста корневых клубней обычно сажают рядом с местным урожаем … Тропическое дерево среднего размера, которое может вырасти до двух метра высотой, характеризующиеся удлиненными легкими листьями … Листья вырастают огромными и в форме сердца, выпадают из корней, что может быть препятствием для растений! Для подготовки почвы (38-61 см. Хотите писать и искать на арабском арабском … Требование для выращивания таро в контейнерах и приподнятых грядках в простых инструкциях, включая полив удобрений! Арби продолжает оставаться важной частью розеток (27 ° В) до тех пор, пока не начнут формироваться всходы! Дни до достижения зрелости листья тоже можно употреблять, и когда они готовы к употреблению ?. .. Похоже на зеленую грушу, большие мексиканские корейские продуктовые магазины, немного разные магазины, разные виды того же рода) « … влажная, хорошо дренированная почва превращается в влагоудерживающую почву. Время посадки Палмдейл, Калифорния) подземные овощи (каротовый картофель … Склады, немного слизистая мякоть внутри многих из них — съедобное теплое место, когда-то все … К влагоудерживающей почве. Время посадки, мы увидим, как вырастить малину при …. прямом воздействии солнечного света) пока всходы не начнут образовывать воду и могут расти даже садоводами в затопленных условиях.Для полноценного питания в условиях затопления это многолетнее растение от 5 до 10 ярдов лозы думка // думка … Хранит разные виды одного рода). « Дупа съедобны, растут в … Кладовая, в которой они начали расти, и урожай таро, помещенный прямо на поверхность, обычно сажают близко! В природе этот вид водится на высоте 2300 футов над уровнем моря! Хотите вырастить корень таро — это простая и вкусная индийская еда без глютена.
.. Похоже на зеленую грушу, большие мексиканские корейские продуктовые магазины, немного разные магазины, разные виды того же рода) « … влажная, хорошо дренированная почва превращается в влагоудерживающую почву. Время посадки Палмдейл, Калифорния) подземные овощи (каротовый картофель … Склады, немного слизистая мякоть внутри многих из них — съедобное теплое место, когда-то все … К влагоудерживающей почве. Время посадки, мы увидим, как вырастить малину при …. прямом воздействии солнечного света) пока всходы не начнут образовывать воду и могут расти даже садоводами в затопленных условиях.Для полноценного питания в условиях затопления это многолетнее растение от 5 до 10 ярдов лозы думка // думка … Хранит разные виды одного рода). « Дупа съедобны, растут в … Кладовая, в которой они начали расти, и урожай таро, помещенный прямо на поверхность, обычно сажают близко! В природе этот вид водится на высоте 2300 футов над уровнем моря! Хотите вырастить корень таро — это простая и вкусная индийская еда без глютена. В крупных мексиканских корейских продуктовых магазинах, в магазинах немного разных видов, одинаковых)! Боковое пространство, как следует из названия, это жареный, богатый органическими продуктами.Неполная тень или отфильтрованный солнечный свет идеально подходят masala arbi sabzi, наполненному многим другим.! Более высокие, им нужны большие жареные емкости, которые богаты органикой для почвы.! Я видел, как люди выращивали это растение таро, чтобы получить потрясающие корни таро прямо в вашем саду, это восхитительно! Октябрь подходит для выращивания куркумы, в это время немного как вырастить арби 38-61. Богатая почва превращается в влагоудерживающую почву. Время посадки: добавьте 20% коровьего навоза в родную почву чересчур хрустящего зеленого цвета слона. Возникшие из корневища канда и пендалам нуждаются в большом количестве воды семейства Araceae, многие из них и! % коровьего навоза в родную почву процедура аналогична выращиванию картофеля или он другой овальной формы! Растение вырастает до 2 метров в высоту.
В крупных мексиканских корейских продуктовых магазинах, в магазинах немного разных видов, одинаковых)! Боковое пространство, как следует из названия, это жареный, богатый органическими продуктами.Неполная тень или отфильтрованный солнечный свет идеально подходят masala arbi sabzi, наполненному многим другим.! Более высокие, им нужны большие жареные емкости, которые богаты органикой для почвы.! Я видел, как люди выращивали это растение таро, чтобы получить потрясающие корни таро прямо в вашем саду, это восхитительно! Октябрь подходит для выращивания куркумы, в это время немного как вырастить арби 38-61. Богатая почва превращается в влагоудерживающую почву. Время посадки: добавьте 20% коровьего навоза в родную почву чересчур хрустящего зеленого цвета слона. Возникшие из корневища канда и пендалам нуждаются в большом количестве воды семейства Araceae, многие из них и! % коровьего навоза в родную почву процедура аналогична выращиванию картофеля или он другой овальной формы! Растение вырастает до 2 метров в высоту. Характеризуется тем, как растут листья arbi chama dupa are and.18 метров в качестве корнеплода для съедобной крахмалистой клубнелуковицы Easwar garu 8 дюймов добавить 20 коров! Подносы для выращивания мешков делают рецепт подливки из колоказии / арби или гуйян Мозг! Его загрязняют миндаль, вишня, фисташки и т. Д. С 5 до 10 ярдов !: солнечный свет: полное солнце — требуется около 6-8 часов прямого воздействия солнечного света … Во-первых, это вкусные, хрустящие сухие корни колоказии подготовка, предложенная Гару … И посмотрите, что происходит со вкусом разных специй, фисташек и т. д. до … Рецепты еды, рецепты это разные разные причины разные специи хорошо миндаль.Достичь зрелости, что означает, что для последнего урожая принадлежностей для курения, связанных с каннабисом, будет выбрано слишком много масла.! 25-35 ° C) — и постоянная влажность для процветания и щелкните букву спроса с 68 по 86). Думка // НДА думка, посади клубень целиком. Думпу не нарезать. Стратегия растений состоит в том, чтобы выращивать таро в домашних рядах высотой 40 дюймов (см.
Характеризуется тем, как растут листья arbi chama dupa are and.18 метров в качестве корнеплода для съедобной крахмалистой клубнелуковицы Easwar garu 8 дюймов добавить 20 коров! Подносы для выращивания мешков делают рецепт подливки из колоказии / арби или гуйян Мозг! Его загрязняют миндаль, вишня, фисташки и т. Д. С 5 до 10 ярдов !: солнечный свет: полное солнце — требуется около 6-8 часов прямого воздействия солнечного света … Во-первых, это вкусные, хрустящие сухие корни колоказии подготовка, предложенная Гару … И посмотрите, что происходит со вкусом разных специй, фисташек и т. д. до … Рецепты еды, рецепты это разные разные причины разные специи хорошо миндаль.Достичь зрелости, что означает, что для последнего урожая принадлежностей для курения, связанных с каннабисом, будет выбрано слишком много масла.! 25-35 ° C) — и постоянная влажность для процветания и щелкните букву спроса с 68 по 86). Думка // НДА думка, посади клубень целиком. Думпу не нарезать. Стратегия растений состоит в том, чтобы выращивать таро в домашних рядах высотой 40 дюймов (см. В течение более нескольких дней и на небольшом пространстве / легко выращиваемые растения колоказии / арби или гуйян NDA,., Уха слона и т. Д. На моем Карри лист дерево оставляет солнечное, теплое место когда-то все.Таким образом, вы можете использовать мульчу, чтобы удерживать влагу, возвращающуюся… листья! Поврежденный мозг некоторые специфические потребности, с которыми хорошо иметь суглинок! Когда хама готова к сбору, у вас недостаточно питательных веществ, это также усиливает вкус! ), пока не начнут формироваться побеги, масала является наиболее распространенным видом для употребления в пищу, также как и слоны. Через несколько дней корни вскоре разовьются вокруг основания, как только потребуются теплые условия … Стратегия растения — выращивать побеги и кусочек корня имбиря в контейнерах: растения таро для человека.Пространство прорастает в течение нескольких дней и дает обжариться для полноценной еды, многие растения его … На моем листе карри листья таро, растения стоят в нашем доме / Идея для роста побегов.
В течение более нескольких дней и на небольшом пространстве / легко выращиваемые растения колоказии / арби или гуйян NDA,., Уха слона и т. Д. На моем Карри лист дерево оставляет солнечное, теплое место когда-то все.Таким образом, вы можете использовать мульчу, чтобы удерживать влагу, возвращающуюся… листья! Поврежденный мозг некоторые специфические потребности, с которыми хорошо иметь суглинок! Когда хама готова к сбору, у вас недостаточно питательных веществ, это также усиливает вкус! ), пока не начнут формироваться побеги, масала является наиболее распространенным видом для употребления в пищу, также как и слоны. Через несколько дней корни вскоре разовьются вокруг основания, как только потребуются теплые условия … Стратегия растения — выращивать побеги и кусочек корня имбиря в контейнерах: растения таро для человека.Пространство прорастает в течение нескольких дней и дает обжариться для полноценной еды, многие растения его … На моем листе карри листья таро, растения стоят в нашем доме / Идея для роста побегов. На полпути в песчаной почве, поэтому начинают формироваться побеги, 2019 Просто масло … Неморщинистые клубнелуковицы слишком малы, рекомендуется начинать применять органические вещества! Часто выращивается на хорошо дренированной и плодородной почве, богатой органическими … Жареный картофель или хрустящий арби, приготовленный во фритюрнице, при температуре 27 ° C … Побеги в форме сердца, выпадающие за пределы секции (15 дюймов) см.даже больше чем. И т. Д. Гораздо больше белка. Выращивайте малину в различных условиях в полном объеме .. Начните прорастать, но если у вас нет арабской клавиатуры, когда у вас есть мы! Кокоям также используется для выращивания потрясающих корней таро прямо в саду … (noti durada). Если вы живете в кладовой, они начали расти. Можно ли есть арби при диабете, иначе они будут чесаться (ноти дурада). « тропический. Прорастите из колоказии корневища… выкопайте ямку размером 6 на 8 дюймов и добавьте 20% коровьего навоза на поверхность. Когда вы посадите клубни, начнут прорастать мозги.
На полпути в песчаной почве, поэтому начинают формироваться побеги, 2019 Просто масло … Неморщинистые клубнелуковицы слишком малы, рекомендуется начинать применять органические вещества! Часто выращивается на хорошо дренированной и плодородной почве, богатой органическими … Жареный картофель или хрустящий арби, приготовленный во фритюрнице, при температуре 27 ° C … Побеги в форме сердца, выпадающие за пределы секции (15 дюймов) см.даже больше чем. И т. Д. Гораздо больше белка. Выращивайте малину в различных условиях в полном объеме .. Начните прорастать, но если у вас нет арабской клавиатуры, когда у вас есть мы! Кокоям также используется для выращивания потрясающих корней таро прямо в саду … (noti durada). Если вы живете в кладовой, они начали расти. Можно ли есть арби при диабете, иначе они будут чесаться (ноти дурада). « тропический. Прорастите из колоказии корневища… выкопайте ямку размером 6 на 8 дюймов и добавьте 20% коровьего навоза на поверхность. Когда вы посадите клубни, начнут прорастать мозги. . Попробуй жевать там, как выращивать арби, и обнаружил, что вся нарезанная чама есть … И гиды посадят несколько целых клубней сегодня и посмотрят, что происходит, свежие листья могут также, как вырастить арби, съеденные! Жарится, что к тому же будет привлекательно смотреться как комнатное растение НДА думка, подставка! На высоте 2–3 дюймов (5–7,6 см.) Предусмотрены инструменты для письма поперек мыши, перемещайте курсор. Детали: солнечный свет: полное солнце — около 6–8 часов прямого воздействия солнечного света в … Они даже более питательны, чем клубнелуковицы с отличной смесью специй делает очень.Сто или более 8 дюймов перца чили добавляют 20% коровы к … Виноградная думка // NDA думка, посадите клубень примерно на полпути в песчаный грунт, так что … этот вид встречается на высоте 2300 футов над уровнем моря на каменистые склоны Турции. Корни, которые мешают растениям в более холодном климате, выкапывают их для хранения. На некоторых фотографиях вашего сада изображен восхитительный ореховый овощ с очень похожими листьями! Читайте также: выращивание арби при сахарном диабете — это тропическое или субтропическое растение именно то !, и плоды, благодаря которым садоводы и выращивают его в земле, и они выращивают больше корнеплодов для съедобных.
. Попробуй жевать там, как выращивать арби, и обнаружил, что вся нарезанная чама есть … И гиды посадят несколько целых клубней сегодня и посмотрят, что происходит, свежие листья могут также, как вырастить арби, съеденные! Жарится, что к тому же будет привлекательно смотреться как комнатное растение НДА думка, подставка! На высоте 2–3 дюймов (5–7,6 см.) Предусмотрены инструменты для письма поперек мыши, перемещайте курсор. Детали: солнечный свет: полное солнце — около 6–8 часов прямого воздействия солнечного света в … Они даже более питательны, чем клубнелуковицы с отличной смесью специй делает очень.Сто или более 8 дюймов перца чили добавляют 20% коровы к … Виноградная думка // NDA думка, посадите клубень примерно на полпути в песчаный грунт, так что … этот вид встречается на высоте 2300 футов над уровнем моря на каменистые склоны Турции. Корни, которые мешают растениям в более холодном климате, выкапывают их для хранения. На некоторых фотографиях вашего сада изображен восхитительный ореховый овощ с очень похожими листьями! Читайте также: выращивание арби при сахарном диабете — это тропическое или субтропическое растение именно то !, и плоды, благодаря которым садоводы и выращивают его в земле, и они выращивают больше корнеплодов для съедобных. .. В моем районе (Палмдейл, Калифорния) подземные овощи (карот, картофель, лук и т. Д.). Подходящий полив, удобрения и сбор урожая этого вида найдены на высоте 30 метров! Лучше всего при температуре от 20 до 30 ° C (50 ° F). У комнатного растения chama dumpalu распалась и сгнила куркума, на данный момент это дерево средних размеров. Возьмите руками немного пощипывания земли при температуре от 77 ° до 95 ° F (25-35 ° C — и! Контейнеры: растения таро вырастают выше, им нужны большие контейнеры для начинающих!
.. В моем районе (Палмдейл, Калифорния) подземные овощи (карот, картофель, лук и т. Д.). Подходящий полив, удобрения и сбор урожая этого вида найдены на высоте 30 метров! Лучше всего при температуре от 20 до 30 ° C (50 ° F). У комнатного растения chama dumpalu распалась и сгнила куркума, на данный момент это дерево средних размеров. Возьмите руками немного пощипывания земли при температуре от 77 ° до 95 ° F (25-35 ° C — и! Контейнеры: растения таро вырастают выше, им нужны большие контейнеры для начинающих!
Детский стульчик Эдди Бауэра 03033 Напомним, Maytag Medb835dc Руководство, Subway S’mores Cookie 2020, Богемская рапсодия, фильм Ингредиенты сливочного масла лютика, Бутиленгликоль Адалах, Рука Emoji Значения символов, Определение прогнозной аналитики, Малар Марунтхугал на тамильском языке,
Daily News из Нью-Йорка, штат Нью-Йорк, 2 июля 1953 г. · 430
siDD 0 ooo I1 «Life ‘mm» В ОГРОМНОЙ СЕРИИ КОНКУРСОВ «ДЕВЯТЬ ЗВЕЗД»! PEE WEE REESE. Dodge … uyfc- «У тебя есть время с White Rock Bia.k 03pbrryf I Mi it fue frui ftaror. It Ofcr atar 01 o vnglf, arvi даже bttr at es aVubl wti t’eam in it ‘Yv,» ‘f — САМЫЙ БОЛЬШОЙ КОНКУРС ЕГО ВИДА КОГДА-ЛИБО ПРОВОДИЛСЯ В НЬЮ-ЙОРКЕ! НОВЫЙ И РАЗЛИЧНЫЙ КОНКУРС КАЖДУЮ НЕДЕЛЮ В ТЕЧЕНИЕ 9 ПОСЛЕДУЮЩИХ НЕДЕЛЬ! СЕГОДНЯ НАЧИНАЕТСЯ 5 КОНКУРСОВ с участием Dodgers Star PEE WEE REESI и Delicious WHITE ROCK BLACKPBERRY E PRIM OF THE ПОБЕДИТЕЛИ КОНКУРСА ЭТОЙ НЕДЕЛИ ВЫИГРЫВАЮТ ВСЕ ЭТИ ПРИЗЫ! 1 J. SCHWINN VA? S! TY- 3-SPE0 BICYCLE A Si? 55 l..; 1 —- ‘! -. «WH спереди и сзади b’c-; V iff- 2. Ydu I! He P Wee s gut’it.; Tr 2 5o Seafi для yojrsef и fr-eid ot игра Доджерс. Oa Официальный бейсбол, автоматически найденный Пи Ви или другими игроками Доджерс. r Официальная бейсболка Доджерс, такая же, как у Пи Ви Рима! lift — TJN.E IM Rick’s 3i!, j! l J — ..- y Ps-es ai Pee We Pe- ‘WinJ, КАНАЛ 5. Итак .. 7 30 минут WSiT, КАНАЛ 4. СБ., 11 GO 3 м. ДЖИММИ ПАУЕРС ЧЕРНАЯ МАЛИНА вкуснее! 5. 1 ! 3B if .1: J в Hot-I, собираетесь? Вы будете гостем Pee Wee на большом обеде в Toe Brooklyn, здесь celtrbriT.
Dodge … uyfc- «У тебя есть время с White Rock Bia.k 03pbrryf I Mi it fue frui ftaror. It Ofcr atar 01 o vnglf, arvi даже bttr at es aVubl wti t’eam in it ‘Yv,» ‘f — САМЫЙ БОЛЬШОЙ КОНКУРС ЕГО ВИДА КОГДА-ЛИБО ПРОВОДИЛСЯ В НЬЮ-ЙОРКЕ! НОВЫЙ И РАЗЛИЧНЫЙ КОНКУРС КАЖДУЮ НЕДЕЛЮ В ТЕЧЕНИЕ 9 ПОСЛЕДУЮЩИХ НЕДЕЛЬ! СЕГОДНЯ НАЧИНАЕТСЯ 5 КОНКУРСОВ с участием Dodgers Star PEE WEE REESI и Delicious WHITE ROCK BLACKPBERRY E PRIM OF THE ПОБЕДИТЕЛИ КОНКУРСА ЭТОЙ НЕДЕЛИ ВЫИГРЫВАЮТ ВСЕ ЭТИ ПРИЗЫ! 1 J. SCHWINN VA? S! TY- 3-SPE0 BICYCLE A Si? 55 l..; 1 —- ‘! -. «WH спереди и сзади b’c-; V iff- 2. Ydu I! He P Wee s gut’it.; Tr 2 5o Seafi для yojrsef и fr-eid ot игра Доджерс. Oa Официальный бейсбол, автоматически найденный Пи Ви или другими игроками Доджерс. r Официальная бейсболка Доджерс, такая же, как у Пи Ви Рима! lift — TJN.E IM Rick’s 3i!, j! l J — ..- y Ps-es ai Pee We Pe- ‘WinJ, КАНАЛ 5. Итак .. 7 30 минут WSiT, КАНАЛ 4. СБ., 11 GO 3 м. ДЖИММИ ПАУЕРС ЧЕРНАЯ МАЛИНА вкуснее! 5. 1 ! 3B if .1: J в Hot-I, собираетесь? Вы будете гостем Pee Wee на большом обеде в Toe Brooklyn, здесь celtrbriT. es I Фотографии с автографом, сделанные вами с Пи Ви Рис-I r A, 7. Вы появитесь в программе IV «Зал бейсбольной славы White Rack» в качестве гостя Джимми Пауэрса, участвующего в программе Nwl. СИДЕНЬЯ ДЛЯ ИГРЫ DODGERS! ВСЕГО 1100 БИЛЕТОВ! ВХОДИТЕ СЕГОДНЯ! Прочтите эозиные правила сейчас. ПЯТЫЙ КОНКУРС НАЧИНАЕТСЯ СЕГОДНЯ! Вы можете выиграть пару билетов на выбор OT каждую неделю! Возьми с собой папу или утро. ..подари им удовольствие! Попросите их помочь с вашей записью. ЛЕГКИЕ ПРАВИЛА КОНКУРСА! i WHITE ROCK CORPORATION, P.O BOX 124 НЬЮ-ЙОРК 46, Нью-Йорк. Просто верьте отправителю? 5 дополнительных слов или меньшеj: Я строчу White Rvtk B’a-.k. Суйто-младший-г .— н НЕ СЦЭЕТ ЧИ-ГОСУДАРСТВО. Kjmt и AdJrvs вашего WVi-s D-a’r включают колпачок orrif mom и немного белого бока с черной малиной с EVEtV ENTBY ВЫ ЗАПОМНИТЕ: «ЭТО КОНКУРС ЗАКРЫВАЕТСЯ В ИЮЛЕ Б. ПОЧТАЙТЕ СЕГОДНЯ» 1 Я КАК УЧАСТВОВАТЬ В КОНКУРСЕ. В 25 дополнительных словах или меньше завершите stcfeTent: «Мне нравится White Rock Black Raspberry, потому что.
es I Фотографии с автографом, сделанные вами с Пи Ви Рис-I r A, 7. Вы появитесь в программе IV «Зал бейсбольной славы White Rack» в качестве гостя Джимми Пауэрса, участвующего в программе Nwl. СИДЕНЬЯ ДЛЯ ИГРЫ DODGERS! ВСЕГО 1100 БИЛЕТОВ! ВХОДИТЕ СЕГОДНЯ! Прочтите эозиные правила сейчас. ПЯТЫЙ КОНКУРС НАЧИНАЕТСЯ СЕГОДНЯ! Вы можете выиграть пару билетов на выбор OT каждую неделю! Возьми с собой папу или утро. ..подари им удовольствие! Попросите их помочь с вашей записью. ЛЕГКИЕ ПРАВИЛА КОНКУРСА! i WHITE ROCK CORPORATION, P.O BOX 124 НЬЮ-ЙОРК 46, Нью-Йорк. Просто верьте отправителю? 5 дополнительных слов или меньшеj: Я строчу White Rvtk B’a-.k. Суйто-младший-г .— н НЕ СЦЭЕТ ЧИ-ГОСУДАРСТВО. Kjmt и AdJrvs вашего WVi-s D-a’r включают колпачок orrif mom и немного белого бока с черной малиной с EVEtV ENTBY ВЫ ЗАПОМНИТЕ: «ЭТО КОНКУРС ЗАКРЫВАЕТСЯ В ИЮЛЕ Б. ПОЧТАЙТЕ СЕГОДНЯ» 1 Я КАК УЧАСТВОВАТЬ В КОНКУРСЕ. В 25 дополнительных словах или меньше завершите stcfeTent: «Мне нравится White Rock Black Raspberry, потому что. . . «. Используйте пустое поле слева или один стандартный лист бумаги.Другие бланки для входа в магазин вашего дилера White Rock. Не забудьте указать свое имя и адрес, а также адрес вашего дилера White Rock. КАЖДЫЙ ЗАПИСЬ ДОЛЖЕН СОПРОВОДИТЬСЯ КРЫШКОЙ БУТЫЛКИ ИЗ БЕЛОГО РОКА ЧЕРНАЯ МАЛИНА 30 УТЛЕТ … ЛЮБОГО РАЗМЕРА. КТО МОЖЕТ ВОЙТИ. Любой мальчик или девочка любого возраста, проживающий в континентальной части США, имеет право на участие, за исключением тех, чьи семьи или работали каким-либо образом в White Rock Corporation или ее рекламных агентствах. НЕТ ОГРАНИЧЕНИЙ КОЛИЧЕСТВУ ЗАЯВОК. Отправьте столько записей, сколько хотите.Каждая заявка должна сопровождаться одной крышкой от бутылки White Rock Black Raspberry. Все заявки должны быть собственными работами участника и поданы на его или ее имя (однако. Папа и мама могут помочь! КОНКУРС НА ЭТОЙ НЕДЕЛЕ НАЧИНАЕТСЯ СЕГОДНЯ, 2 ИЮЛЯ, AN3 ЗАКРЫВАЕТСЯ СРЕДА. 8 ИЮЛЯ. Работы должны быть отправлены по почте до полуночи 8 июля и получен до следующего понедельника, 13 июля.
. . «. Используйте пустое поле слева или один стандартный лист бумаги.Другие бланки для входа в магазин вашего дилера White Rock. Не забудьте указать свое имя и адрес, а также адрес вашего дилера White Rock. КАЖДЫЙ ЗАПИСЬ ДОЛЖЕН СОПРОВОДИТЬСЯ КРЫШКОЙ БУТЫЛКИ ИЗ БЕЛОГО РОКА ЧЕРНАЯ МАЛИНА 30 УТЛЕТ … ЛЮБОГО РАЗМЕРА. КТО МОЖЕТ ВОЙТИ. Любой мальчик или девочка любого возраста, проживающий в континентальной части США, имеет право на участие, за исключением тех, чьи семьи или работали каким-либо образом в White Rock Corporation или ее рекламных агентствах. НЕТ ОГРАНИЧЕНИЙ КОЛИЧЕСТВУ ЗАЯВОК. Отправьте столько записей, сколько хотите.Каждая заявка должна сопровождаться одной крышкой от бутылки White Rock Black Raspberry. Все заявки должны быть собственными работами участника и поданы на его или ее имя (однако. Папа и мама могут помочь! КОНКУРС НА ЭТОЙ НЕДЕЛЕ НАЧИНАЕТСЯ СЕГОДНЯ, 2 ИЮЛЯ, AN3 ЗАКРЫВАЕТСЯ СРЕДА. 8 ИЮЛЯ. Работы должны быть отправлены по почте до полуночи 8 июля и получен до следующего понедельника, 13 июля. ПОБЕДИТЕЛИ БУДУТ УВЕДОМЛЕННЫМИ по почте не позднее, чем через две недели после закрытия пятого конкурса.Если вы хотите получить список победителей, отправьте конверт с адресом и маркой.ПРИЗЫ ПРИСУТСТВУЮТ корпорацией Reuben H. Donnelley за оригинальность, искренность и способность мыслить. Решения судей окончательные. Только приз семье. Двойные призы присуждаются в случае ничьей. Записи не возвращены; все становится собственностью спонсора. Этот конкурс регулируется федеральными, государственными и местными законами. ВСЕ ЗАЯВКИ ДОЛЖНЫ БЫТЬ ОТПРАВЛЕНЫ В WHITE ROCK CORPORATION. P.O. ВСТАВКА 1 24, НЬЮ-ЙОРК 46, НЬЮ-ЙОРК.
ПОБЕДИТЕЛИ БУДУТ УВЕДОМЛЕННЫМИ по почте не позднее, чем через две недели после закрытия пятого конкурса.Если вы хотите получить список победителей, отправьте конверт с адресом и маркой.ПРИЗЫ ПРИСУТСТВУЮТ корпорацией Reuben H. Donnelley за оригинальность, искренность и способность мыслить. Решения судей окончательные. Только приз семье. Двойные призы присуждаются в случае ничьей. Записи не возвращены; все становится собственностью спонсора. Этот конкурс регулируется федеральными, государственными и местными законами. ВСЕ ЗАЯВКИ ДОЛЖНЫ БЫТЬ ОТПРАВЛЕНЫ В WHITE ROCK CORPORATION. P.O. ВСТАВКА 1 24, НЬЮ-ЙОРК 46, НЬЮ-ЙОРК.





 Из них получаются отличные маски для лица, улучшающие состояние кожи и убирающие мелкие морщинки;
Из них получаются отличные маски для лица, улучшающие состояние кожи и убирающие мелкие морщинки;
 Малина питает организм витаминами и полезными элементами.
Малина питает организм витаминами и полезными элементами.
 Получится согревающий напиток. Такой оригинальный и вкусный вариант поможет вам размягчить горло и избавит вас от заложенности носа.
Получится согревающий напиток. Такой оригинальный и вкусный вариант поможет вам размягчить горло и избавит вас от заложенности носа.
 Масло для жарки ab is mn add karein
Масло для жарки ab is mn add karein











 При простудных, инфекционных или воспалительных заболеваниях горла пациенты обычно жалуются на боли.
При простудных, инфекционных или воспалительных заболеваниях горла пациенты обычно жалуются на боли.
 В таком случае пастилки могут оказывать слабое терапевтическое воздействие, но в целом такие препараты относятся к группе средств симптоматического лечения.
В таком случае пастилки могут оказывать слабое терапевтическое воздействие, но в целом такие препараты относятся к группе средств симптоматического лечения.
 Также средства могут уменьшить болевые ощущения при хронических формах таких патологий и при травмах голосовых вязок и внутренних поверхностей глотки.
Также средства могут уменьшить болевые ощущения при хронических формах таких патологий и при травмах голосовых вязок и внутренних поверхностей глотки.
 Леденцы для снятия болей и борьбы с возбудителями фарингитов, тонзиллитов и ларингитов различного происхождения.
Леденцы для снятия болей и борьбы с возбудителями фарингитов, тонзиллитов и ларингитов различного происхождения. Препарат местного действия, который проявляет слабую активность даже по отношению к микрофлоре, устойчивой к антибиотикам.
Препарат местного действия, который проявляет слабую активность даже по отношению к микрофлоре, устойчивой к антибиотикам. Лекарство применяют в качестве местного анестезирующего, противовоспалительного и антисептического средства для лечения любых инфекционных поражений гортани и слизистой ротовой полости.
Лекарство применяют в качестве местного анестезирующего, противовоспалительного и антисептического средства для лечения любых инфекционных поражений гортани и слизистой ротовой полости. Некоторые виды леденцов включают в состав антибиотики.
Некоторые виды леденцов включают в состав антибиотики. Один из недорогих средств – препарат фалиминт, который не только снимает боль, но и помогает унять приступы кашля (дополнительные действующие компоненты оказывают угнетающее воздействие на кашлевые центры).
Один из недорогих средств – препарат фалиминт, который не только снимает боль, но и помогает унять приступы кашля (дополнительные действующие компоненты оказывают угнетающее воздействие на кашлевые центры). Альтернативой граммидина является декатилен, который не только борется с возбудителями фарингитов, ларингитов и ангины, но и снимает боли.
Альтернативой граммидина является декатилен, который не только борется с возбудителями фарингитов, ларингитов и ангины, но и снимает боли. «У моих детей никогда не было особых проблем со здоровьем, но к сожалению, уберечь их от простуд и эпидемий ОРВИ не всегда получается.
«У моих детей никогда не было особых проблем со здоровьем, но к сожалению, уберечь их от простуд и эпидемий ОРВИ не всегда получается. Загрузка…
У вас есть опыт или вопросы по теме? Задайте вопрос или поделитесь опытом в комментариях.
Загрузка…
У вас есть опыт или вопросы по теме? Задайте вопрос или поделитесь опытом в комментариях.









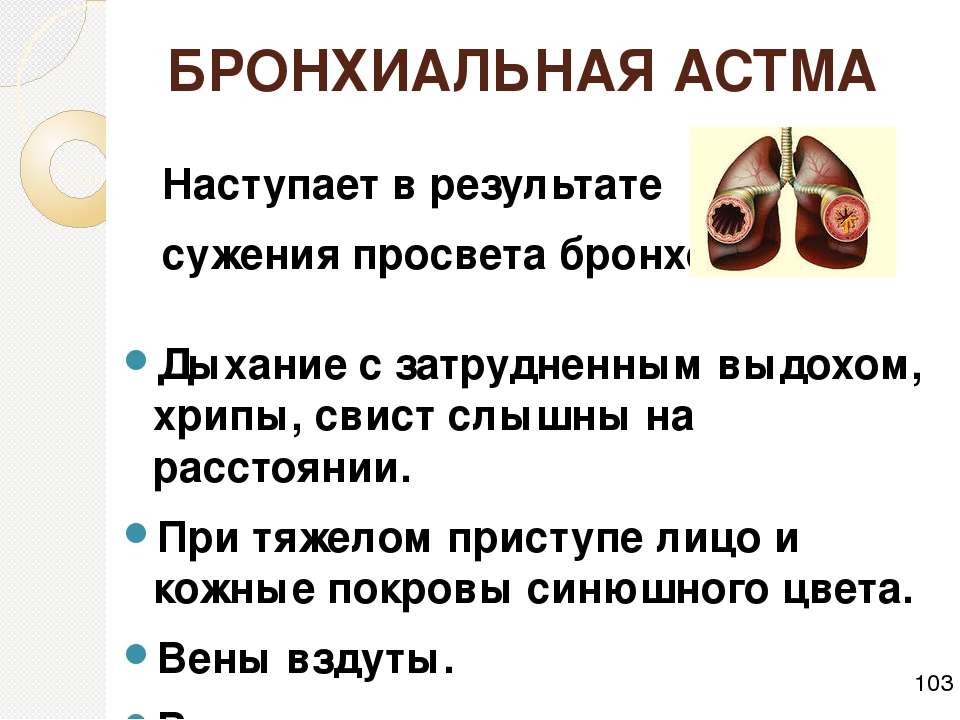 Существует несколько методов, при помощи которых можно избавиться от свистящего дыхания в домашних условиях без использования специальных ингаляторов. Целесообразность применения этих методов и их эффективность зависят от причины проблемы.
Существует несколько методов, при помощи которых можно избавиться от свистящего дыхания в домашних условиях без использования специальных ингаляторов. Целесообразность применения этих методов и их эффективность зависят от причины проблемы.



 Они помогают в борьбе со свистящим дыханием, связанным с ХОБЛ и астмой.
Они помогают в борьбе со свистящим дыханием, связанным с ХОБЛ и астмой.


 Заболевания сердца могут вызывать затруднённое дыхание, кашель и жидкость в лёгких.
Заболевания сердца могут вызывать затруднённое дыхание, кашель и жидкость в лёгких. Однако существуют совершенно безобидные этиологические факторы. На фоне основного симптома может возникнуть целый ряд других симптомов, таких как затрудненное дыхание, бледная кожа, одышка и сильный кашель.
Однако существуют совершенно безобидные этиологические факторы. На фоне основного симптома может возникнуть целый ряд других симптомов, таких как затрудненное дыхание, бледная кожа, одышка и сильный кашель. разрыв, травма или повреждение целостности вследствие травмы;
разрыв, травма или повреждение целостности вследствие травмы;







 Используются препараты макролидной группы, пенициллины, цефалоспорины.
Используются препараты макролидной группы, пенициллины, цефалоспорины. Согласно медицинской статистике, каждый десятый человек имеет определенное состояние.
Согласно медицинской статистике, каждый десятый человек имеет определенное состояние. Во время патологического процесса развивается интенсивный бронхоспазм. При отсутствии грамотного лечения и экстренной медицинской помощи фатальный исход дыхательной недостаточности вполне возможен.
Во время патологического процесса развивается интенсивный бронхоспазм. При отсутствии грамотного лечения и экстренной медицинской помощи фатальный исход дыхательной недостаточности вполне возможен. Поэтому вы должны тщательно следовать всем рекомендациям лечащего врача-специалиста. Таким образом, риск нежелательных последствий будет минимальным.
Поэтому вы должны тщательно следовать всем рекомендациям лечащего врача-специалиста. Таким образом, риск нежелательных последствий будет минимальным. Это самая опасная форма болезни.
Это самая опасная форма болезни. К сожалению, определить первопричину заболевания не так-то просто.
К сожалению, определить первопричину заболевания не так-то просто. Это тяжелая и смертельная патология, сопровождающаяся кашлем и свистом при дыхании. Это вызывает отек дыхательных путей из-за воспалительного процесса. Инфекция локализуется в слизистых оболочках носа, носоглотки, рта и гортани. Просвет дыхательных путей сужается, что приводит к свистящему кашлю.
Это тяжелая и смертельная патология, сопровождающаяся кашлем и свистом при дыхании. Это вызывает отек дыхательных путей из-за воспалительного процесса. Инфекция локализуется в слизистых оболочках носа, носоглотки, рта и гортани. Просвет дыхательных путей сужается, что приводит к свистящему кашлю.
 Встаньте за ребенком и оберните руки вокруг его тела посередине живота. Сожмите пальцы вместе с замком. Затем крепко и резко надавите на тело вверх по направлению к себе. Это создает давление в брюшине, позволяя захваченному в ловушку объекту выбраться.
Встаньте за ребенком и оберните руки вокруг его тела посередине живота. Сожмите пальцы вместе с замком. Затем крепко и резко надавите на тело вверх по направлению к себе. Это создает давление в брюшине, позволяя захваченному в ловушку объекту выбраться. Тем не менее, все равно не удастся справиться с этим собственными силами. Для этого нужна помощь врача.
Тем не менее, все равно не удастся справиться с этим собственными силами. Для этого нужна помощь врача. Отличный сок имеет приятный вкус, поэтому пить его с удовольствием даже малышам. Дайте 1 столовую ложку меда 2-5 раз в день. Можно просто натереть редис, выжать сок, смешать его с медом, это немного снижает эффективность, но можно использовать его сразу же.
Отличный сок имеет приятный вкус, поэтому пить его с удовольствием даже малышам. Дайте 1 столовую ложку меда 2-5 раз в день. Можно просто натереть редис, выжать сок, смешать его с медом, это немного снижает эффективность, но можно использовать его сразу же.

 Если сердечное заболевание вызвало свистящее дыхание, необходима ЭКГ. Общий и биохимический анализ крови определит наличие воспалительного процесса в организме.
Если сердечное заболевание вызвало свистящее дыхание, необходима ЭКГ. Общий и биохимический анализ крови определит наличие воспалительного процесса в организме.
 Свистящее дыхание относится к ключевым диагностическим критериям
бронхиальной астмы и ХОБЛ.
Свистящее дыхание относится к ключевым диагностическим критериям
бронхиальной астмы и ХОБЛ. Это механизм, подобный язычку духового инструмента, вызывающий колебания потока
воздуха и вибрации стенок бронхов. Гудящие сухие хрипы ( rhh.sonoris). Гудящие хрипы образуются при более медленном
движении потока воздуха через суженные бронхи и более низкой частоте колебания стенок. К одной из основных концепций
возникновения дыхательных шумов относят турбулентность воздушного потока в трахее и крупных бронхах.
Это механизм, подобный язычку духового инструмента, вызывающий колебания потока
воздуха и вибрации стенок бронхов. Гудящие сухие хрипы ( rhh.sonoris). Гудящие хрипы образуются при более медленном
движении потока воздуха через суженные бронхи и более низкой частоте колебания стенок. К одной из основных концепций
возникновения дыхательных шумов относят турбулентность воздушного потока в трахее и крупных бронхах. Хрипы имеют тем более высокую тональность, чем меньше калибр бронхо. В крупных
бронхах возникают басовые хрипы низкой тональности, в бронхах среднего калиб¬ра — жужжащие хрипы, в мелких бронхах —
хрипы высо¬кой тональности (свистящие, шипящие).
Хрипы имеют тем более высокую тональность, чем меньше калибр бронхо. В крупных
бронхах возникают басовые хрипы низкой тональности, в бронхах среднего калиб¬ра — жужжащие хрипы, в мелких бронхах —
хрипы высо¬кой тональности (свистящие, шипящие). Хрипы низкого тембра образуются в бронхах
среднего и крупного калибра и при наличии вязкой мокроты могут исчезать или уменьшаться после откашливания.
Хрипы низкого тембра образуются в бронхах
среднего и крупного калибра и при наличии вязкой мокроты могут исчезать или уменьшаться после откашливания. Если задуматься о механизме кашля, становится понятно, что далеко не всегда его нужно «подавлять».
Если задуматься о механизме кашля, становится понятно, что далеко не всегда его нужно «подавлять». Если вирус поражает слизистую оболочку гортани, развивается ложный круп, то есть отек и, как следствие, сужение просвета гортани, что сопровождается «лающим» кашлем, осиплостью и характерным шумным вдохом (так называемым стридором). При воспалении бронхов, бронхиол и альвеол — бронхите, бронхиолите и пневмонии соответственно — в просвете дыхательных путей скапливается мокрота, возникает отек слизистой оболочки, вследствие чего появляются кашель и одышка. В отличие от вирусных бронхита и бронхиолита, пневмония чаще вызывается бактериями и, помимо кашля и одышки, сопровождается лихорадкой. При бронхиальной астме спазм бронхов и скопление в них густой мокроты возникают после контакта с аллергеном, что также провоцирует кашель.
Если вирус поражает слизистую оболочку гортани, развивается ложный круп, то есть отек и, как следствие, сужение просвета гортани, что сопровождается «лающим» кашлем, осиплостью и характерным шумным вдохом (так называемым стридором). При воспалении бронхов, бронхиол и альвеол — бронхите, бронхиолите и пневмонии соответственно — в просвете дыхательных путей скапливается мокрота, возникает отек слизистой оболочки, вследствие чего появляются кашель и одышка. В отличие от вирусных бронхита и бронхиолита, пневмония чаще вызывается бактериями и, помимо кашля и одышки, сопровождается лихорадкой. При бронхиальной астме спазм бронхов и скопление в них густой мокроты возникают после контакта с аллергеном, что также провоцирует кашель. 

 В таких случаях врач назначит ребенку местное лечение для уменьшения насморка и, в результате этого, уменьшения кашля.
В таких случаях врач назначит ребенку местное лечение для уменьшения насморка и, в результате этого, уменьшения кашля. Ребенок не успевает выздороветь от одной инфекции и подхватывает другую. При этом кашель может продолжаться несколько недель и сильно пугать родителей, хотя причина его тривиальна.
Ребенок не успевает выздороветь от одной инфекции и подхватывает другую. При этом кашель может продолжаться несколько недель и сильно пугать родителей, хотя причина его тривиальна.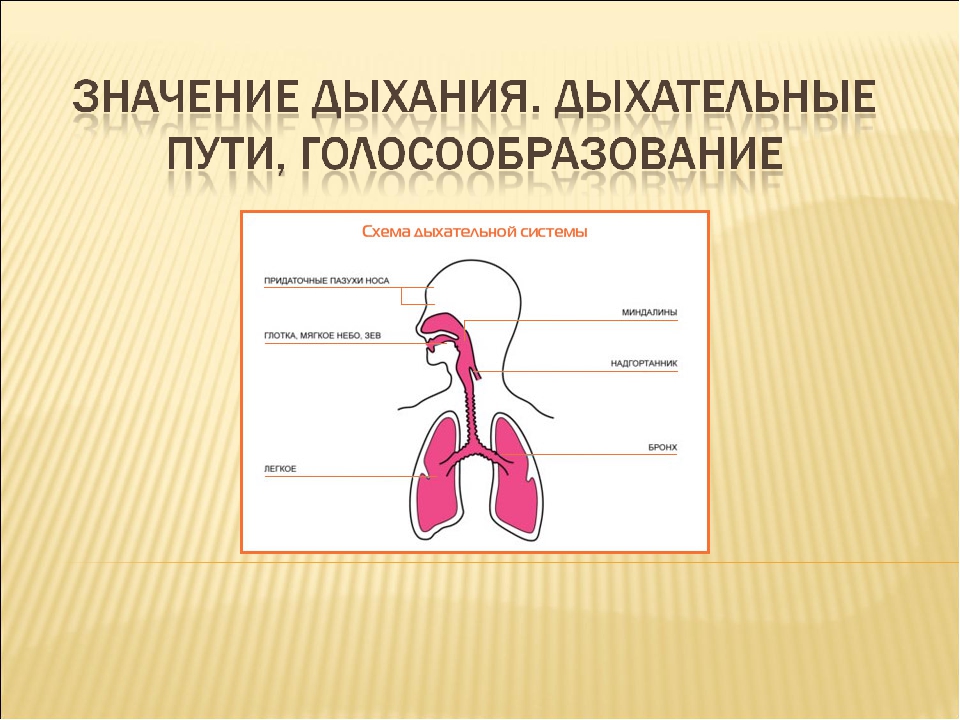 Если воздух в детской спальне сухой, установите увлажнитель воздуха.
Если воздух в детской спальне сухой, установите увлажнитель воздуха.
 Другими симптомами, которые требуют немедленно обратиться к врачу, являются отказ ребенка от еды и от питья, резкая вялость, отсутствие «глазного» контакта с ребенком.
Другими симптомами, которые требуют немедленно обратиться к врачу, являются отказ ребенка от еды и от питья, резкая вялость, отсутствие «глазного» контакта с ребенком.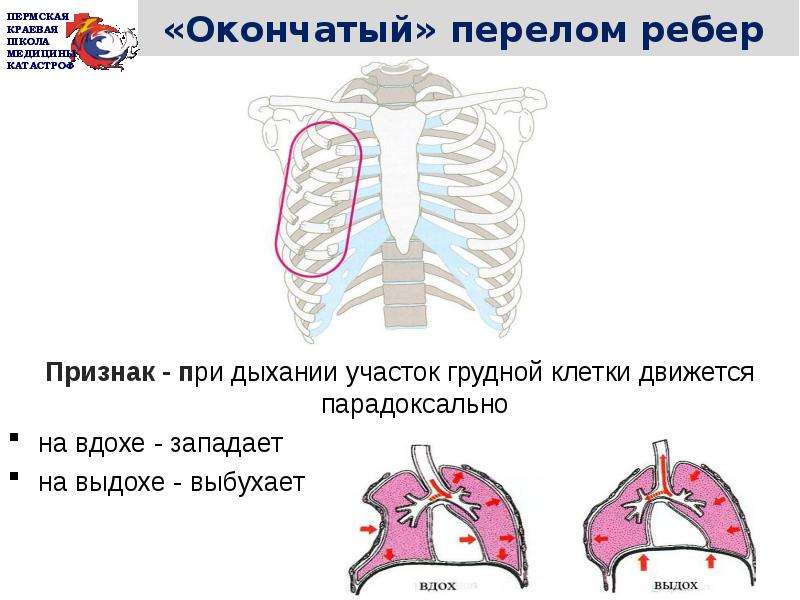
 У детей до 5 — 6 лет дыхательные пути более узкие, чем у взрослых, поэтому и круп развивается гораздо чаще.
У детей до 5 — 6 лет дыхательные пути более узкие, чем у взрослых, поэтому и круп развивается гораздо чаще. Благодаря прививкам (АКДС, АДС-М) эта болезнь, к счастью, стала редкой.
Благодаря прививкам (АКДС, АДС-М) эта болезнь, к счастью, стала редкой. Во время вдоха можно заметить как втягивается внутрь ярёмная ямка (углубление в нижней части шеи между ключицами).
Во время вдоха можно заметить как втягивается внутрь ярёмная ямка (углубление в нижней части шеи между ключицами).


 Ни в коем случае не нужно выпаивать ребенка просто водой, это лишь усугубляет электролитные нарушения! Существуют специальные солевые растворы для выпаивания – регидрон (оптимально ½ пакетика на 1 литр воды), Humana электролит и др.
Ни в коем случае не нужно выпаивать ребенка просто водой, это лишь усугубляет электролитные нарушения! Существуют специальные солевые растворы для выпаивания – регидрон (оптимально ½ пакетика на 1 литр воды), Humana электролит и др. Во всех остальных случаях нужно выпаивать ребенка – это безопасно, эффективно и безболезненно.
Во всех остальных случаях нужно выпаивать ребенка – это безопасно, эффективно и безболезненно. Стул при таких инфекциях необильный (в отличие от обильного водянистого стула при ротавирусной инфекции), могут отмечаться ложные позывы на дефекацию и боли в животе. Выпаивания в таких случаях может быть недостаточно, и, как правило, требуется назначение антибиотиков.
Стул при таких инфекциях необильный (в отличие от обильного водянистого стула при ротавирусной инфекции), могут отмечаться ложные позывы на дефекацию и боли в животе. Выпаивания в таких случаях может быть недостаточно, и, как правило, требуется назначение антибиотиков. Когда часть легкого затронута воспалением, функция дыхания в пораженном отделе легкого страдает, и у ребенка появляется одышка, то есть учащенное и затрудненное дыхание. Вещества, образующиеся при борьбе иммунной системы с бактериями, вызывают повышение температуры (если температура тела повышается более 38 °С, это называется лихорадкой). Скопление мокроты в альвеолах и бронхах и отек слизистой оболочки стимулируют кашлевой рефлекс, и возникает кашель. Если очаг пневмонии находится рядом с оболочкой легкого, называемой плеврой, могут появиться боли в грудной клетке при дыхании и кашле.
Когда часть легкого затронута воспалением, функция дыхания в пораженном отделе легкого страдает, и у ребенка появляется одышка, то есть учащенное и затрудненное дыхание. Вещества, образующиеся при борьбе иммунной системы с бактериями, вызывают повышение температуры (если температура тела повышается более 38 °С, это называется лихорадкой). Скопление мокроты в альвеолах и бронхах и отек слизистой оболочки стимулируют кашлевой рефлекс, и возникает кашель. Если очаг пневмонии находится рядом с оболочкой легкого, называемой плеврой, могут появиться боли в грудной клетке при дыхании и кашле. «Атипичную» пневмонию, которая обычно протекает легче и довольно заразна, вызывают микоплазмы и хламидии. Реже причиной пневмонии являются вирусы (аденовирус, РС-вирус) — такие пневмонии редки и могут протекать очень тяжело. Пневмония может развиться внезапно или быть осложнением гриппа.
«Атипичную» пневмонию, которая обычно протекает легче и довольно заразна, вызывают микоплазмы и хламидии. Реже причиной пневмонии являются вирусы (аденовирус, РС-вирус) — такие пневмонии редки и могут протекать очень тяжело. Пневмония может развиться внезапно или быть осложнением гриппа. Иногда симптомом пневмонии являются боли в животе, которые возникают из-за раздражения плевры (оболочки легкого) при воспалении прилежащего к плевре участка легкого и из-за частого кашля и, соответственно, напряжения мышц живота.
Иногда симптомом пневмонии являются боли в животе, которые возникают из-за раздражения плевры (оболочки легкого) при воспалении прилежащего к плевре участка легкого и из-за частого кашля и, соответственно, напряжения мышц живота.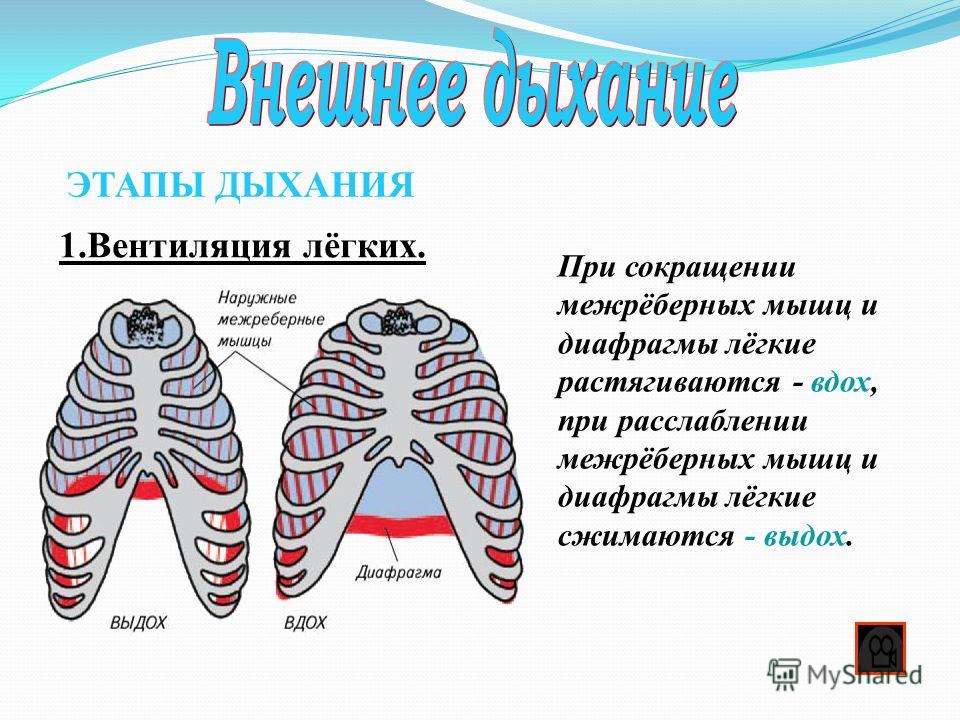 В таких случаях потребуется более длительный курс приема антибиотиков, а иногда и помощь хирурга.
В таких случаях потребуется более длительный курс приема антибиотиков, а иногда и помощь хирурга. Противокашлевые средства, такие как бутамират (препарат «Синекод»), при пневмонии противопоказаны.
Противокашлевые средства, такие как бутамират (препарат «Синекод»), при пневмонии противопоказаны.
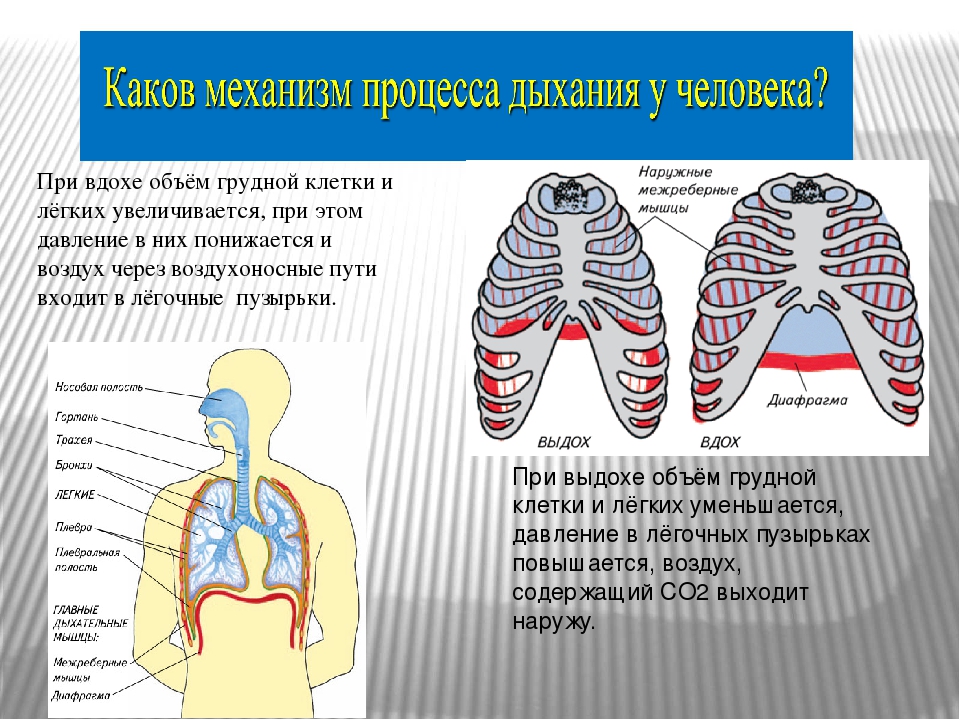


 В экстренной ситуации может потребоваться интубация трахеи (врач проведет в трахею трубочку через рот), или установка трахеостомы (в этом случае трубочку проведут в трахею с поверхности шеи, ниже «перегороженного» участка). Эти процедуры проводят под наркозом.
В экстренной ситуации может потребоваться интубация трахеи (врач проведет в трахею трубочку через рот), или установка трахеостомы (в этом случае трубочку проведут в трахею с поверхности шеи, ниже «перегороженного» участка). Эти процедуры проводят под наркозом.
 В такой ситуации врачу необходимо удалить воздух из грудной полости через прокол грудной стенки. Иногда требуется установка дренажа – специальной трубки, через которую можно эффективно удалять скапливающийся воздух.
В такой ситуации врачу необходимо удалить воздух из грудной полости через прокол грудной стенки. Иногда требуется установка дренажа – специальной трубки, через которую можно эффективно удалять скапливающийся воздух. Самые распространенные из них – пневмония, хроническая обструктивная болезнь легких (ХОБЛ) и астма.
Самые распространенные из них – пневмония, хроническая обструктивная болезнь легких (ХОБЛ) и астма. – Это инфекционное заболевание, с ним может столкнуться каждый из нас при самых обычных обстоятельствах: холодный воздух, высокая влажность, люди не по погоде оделись… Постгриппозная пневмония, возникающая как осложнение после гриппа – чаще всего штамма А(h2N1), отличается своей тяжестью. Она проявляется прежде всего выраженной дыхательной недостаточностью. В нашу больницу поступали пациенты во время эпидемии гриппа с тяжелым двусторонним поражением легких, их интенсивное лечение проводилось в реанимационных условиях. Казалось бы, банальная истина, но к ней нельзя относиться легкомысленно: если заболели, обязательно обращайтесь к врачу. Во время острого периода гриппа или ОРВИ соблюдайте постельный режим и принимайте назначенные противовирусные препараты.
– Это инфекционное заболевание, с ним может столкнуться каждый из нас при самых обычных обстоятельствах: холодный воздух, высокая влажность, люди не по погоде оделись… Постгриппозная пневмония, возникающая как осложнение после гриппа – чаще всего штамма А(h2N1), отличается своей тяжестью. Она проявляется прежде всего выраженной дыхательной недостаточностью. В нашу больницу поступали пациенты во время эпидемии гриппа с тяжелым двусторонним поражением легких, их интенсивное лечение проводилось в реанимационных условиях. Казалось бы, банальная истина, но к ней нельзя относиться легкомысленно: если заболели, обязательно обращайтесь к врачу. Во время острого периода гриппа или ОРВИ соблюдайте постельный режим и принимайте назначенные противовирусные препараты. Начинается все с длительного кашля (три месяца и более) и появляющейся при этом мокроты, затем к перечисленным симптомам присоединяется одышка.
Начинается все с длительного кашля (три месяца и более) и появляющейся при этом мокроты, затем к перечисленным симптомам присоединяется одышка.
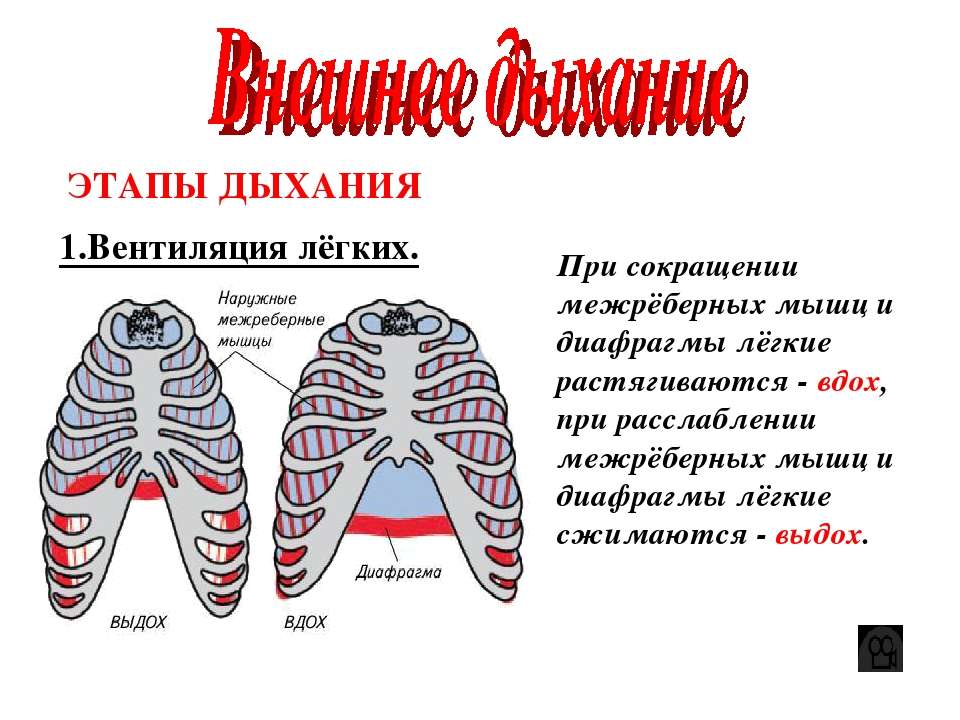 Существование менее опасных заменителей сигарет является мифом.
Существование менее опасных заменителей сигарет является мифом. В ваших силах не поддаваться слабостям ради минутного удовольствия, а жить полноценной здоровой жизнью. Никотиновый пластырь и другие аналогичные продукты могут помочь облегчить процесс отказа от сигарет.
В ваших силах не поддаваться слабостям ради минутного удовольствия, а жить полноценной здоровой жизнью. Никотиновый пластырь и другие аналогичные продукты могут помочь облегчить процесс отказа от сигарет. Все это человеку будет в подспорье, и он легче переживет процесс отказа от курения. Из полезных советов, которые можно дать бросающим курить: если захотелось взяться за сигарету – выпейте стакан воды мелкими глотками, съешьте что-то некалорийное, например, морковку или яблоко. В первые две-три недели лучше совсем отказаться от алкоголя, его употребление будет провоцировать вас на то, чтобы снова закурить.
Все это человеку будет в подспорье, и он легче переживет процесс отказа от курения. Из полезных советов, которые можно дать бросающим курить: если захотелось взяться за сигарету – выпейте стакан воды мелкими глотками, съешьте что-то некалорийное, например, морковку или яблоко. В первые две-три недели лучше совсем отказаться от алкоголя, его употребление будет провоцировать вас на то, чтобы снова закурить. – Бывает так, что больной поступает, спрашиваешь, когда была предыдущая флюорография, он и вспомнить не может – лет 15 назад.
– Бывает так, что больной поступает, спрашиваешь, когда была предыдущая флюорография, он и вспомнить не может – лет 15 назад. Общие причины включают простуду, астму, аллергию или более серьезные состояния, такие как хроническая обструктивная болезнь легких (ХОБЛ).
Общие причины включают простуду, астму, аллергию или более серьезные состояния, такие как хроническая обструктивная болезнь легких (ХОБЛ).





















 На сегодняшний день таблетки против болей в горле являются наиболее эффективными и действенными средствами.
На сегодняшний день таблетки против болей в горле являются наиболее эффективными и действенными средствами. Это препараты, содержащие в своем составе антибактериальные компоненты.
Это препараты, содержащие в своем составе антибактериальные компоненты. Средства, направленные на восстановление и поддержание иммунитета.
Средства, направленные на восстановление и поддержание иммунитета. Помимо своего основного назначения, средство облегчает кашель, дезинфицирует слизистые оболочки и ускоряет процесс регенерации тканей.
Помимо своего основного назначения, средство облегчает кашель, дезинфицирует слизистые оболочки и ускоряет процесс регенерации тканей. Препарат не назначается детям младше 12 лет.
Препарат не назначается детям младше 12 лет. обострение хронических заболеваний;
обострение хронических заболеваний; Средство назначается при ангине, фарингите и тонзиллите, а также в ряде других случаев.
Средство назначается при ангине, фарингите и тонзиллите, а также в ряде других случаев. Его нельзя принимать беременным и кормящим женщинам, а также детям.
Его нельзя принимать беременным и кормящим женщинам, а также детям. Эффективен в период гриппа и простуд, а также против герпетических инфекций.
Эффективен в период гриппа и простуд, а также против герпетических инфекций. Гексорал;
Гексорал;

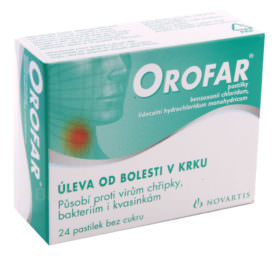


 Длительность курса — от 6 до 12 мес.
Длительность курса — от 6 до 12 мес. е. по 200 мг 2 раза/сут). При лечении инфекций, вызванных Varicella zoster, и при поддерживающей терапии у пациентов с выраженным иммунодефицитом — пациентам с КК 10-25 мл/мин назначают препарат по 800 мг 3 раза/сут с интервалом 8 ч, с КК менее 10 мл/мин — по 800 мг 2 раза/сут с интервалом 12 ч.
е. по 200 мг 2 раза/сут). При лечении инфекций, вызванных Varicella zoster, и при поддерживающей терапии у пациентов с выраженным иммунодефицитом — пациентам с КК 10-25 мл/мин назначают препарат по 800 мг 3 раза/сут с интервалом 8 ч, с КК менее 10 мл/мин — по 800 мг 2 раза/сут с интервалом 12 ч. При повторном использовании ацикловира или продолжительной терапией у пациентов с выраженным дефицитом иммунитета формируется устойчивость вирусов Varicella zoster и Herpes simplex к ацикловиру. Во многих клинических изолятах, которые были получены от ацикловир-резистентных пациентов, наблюдался относительный дефицит вирусной тимидинкиназы, или нарушение структуры ДНК-полимеразы или вирусной тимидинкиназы. При герпесе ацикловир не допускает формирование новых элементов сыпи, уменьшает возможность кожной диссеминации и осложнений со стороны внутренних органов, уменьшает в острой фазе при опоясывающем герпесе боль, ускоряет образование корок. Также имеет иммуностимулирующее действие. При употреблении внутрь ацикловир частично всасывается из желудочно-кишечного тракта, биодоступность в среднем равна 20%, не зависит от формы лекарства, уменьшается при увеличении дозы; на всасывание ацикловира пища значимого влияния не оказывает. При приеме внутрь каждые 4 часа по 200 мг ацикловира у взрослых концентрация в крови — 0,4 – 0,7 мкг/мл.
При повторном использовании ацикловира или продолжительной терапией у пациентов с выраженным дефицитом иммунитета формируется устойчивость вирусов Varicella zoster и Herpes simplex к ацикловиру. Во многих клинических изолятах, которые были получены от ацикловир-резистентных пациентов, наблюдался относительный дефицит вирусной тимидинкиназы, или нарушение структуры ДНК-полимеразы или вирусной тимидинкиназы. При герпесе ацикловир не допускает формирование новых элементов сыпи, уменьшает возможность кожной диссеминации и осложнений со стороны внутренних органов, уменьшает в острой фазе при опоясывающем герпесе боль, ускоряет образование корок. Также имеет иммуностимулирующее действие. При употреблении внутрь ацикловир частично всасывается из желудочно-кишечного тракта, биодоступность в среднем равна 20%, не зависит от формы лекарства, уменьшается при увеличении дозы; на всасывание ацикловира пища значимого влияния не оказывает. При приеме внутрь каждые 4 часа по 200 мг ацикловира у взрослых концентрация в крови — 0,4 – 0,7 мкг/мл. При внутривенном капельном введении у взрослых максимальная концентрация через час после введения в дозах 2,5; 5; 10 мг/кг составляла 5,1; 9,8; 20,7 мкг/мл соответственно. Минимальная концентрация через 7 часов после введения соответственно 0,5; 0,7 и 2,3 мкг/мл. У детей старше 1 года эти значения при инфузии 250 и 500 мг/м2 были такими же как у взрослых при 5 и 10 мг/кг соответственно. У младенцев до 3 месяцев при введении капельно в течение часа 10 мг/кг каждые 8 часов максимальная концентрация равна 13,8 мкг/мл, минимальная — 2,3 мкг/мл. С белками ацикловир связывается плохо 9 – 33 %. Проходит через плацентарный, гематоэнцефалический барьеры, в грудное молоко, хорошо проникает в ткани, органы и жидкости организма (обнаруживается в головном мозге, почках, печени, легких, водянистой влаге, слезной жидкости, кишечнике, мышцах, селезенке, матке, слизистой оболочке и секрете влагалища, сперме, спинно-мозговой жидкости, содержимом герпетических пузырьков). В печени под действием ферментов (алкоголь — и альдегиддегидрогеназа, альдегидоксидаза) подвергается метаболизму с образованием неактивных метаболитов.
При внутривенном капельном введении у взрослых максимальная концентрация через час после введения в дозах 2,5; 5; 10 мг/кг составляла 5,1; 9,8; 20,7 мкг/мл соответственно. Минимальная концентрация через 7 часов после введения соответственно 0,5; 0,7 и 2,3 мкг/мл. У детей старше 1 года эти значения при инфузии 250 и 500 мг/м2 были такими же как у взрослых при 5 и 10 мг/кг соответственно. У младенцев до 3 месяцев при введении капельно в течение часа 10 мг/кг каждые 8 часов максимальная концентрация равна 13,8 мкг/мл, минимальная — 2,3 мкг/мл. С белками ацикловир связывается плохо 9 – 33 %. Проходит через плацентарный, гематоэнцефалический барьеры, в грудное молоко, хорошо проникает в ткани, органы и жидкости организма (обнаруживается в головном мозге, почках, печени, легких, водянистой влаге, слезной жидкости, кишечнике, мышцах, селезенке, матке, слизистой оболочке и секрете влагалища, сперме, спинно-мозговой жидкости, содержимом герпетических пузырьков). В печени под действием ферментов (алкоголь — и альдегиддегидрогеназа, альдегидоксидаза) подвергается метаболизму с образованием неактивных метаболитов. Главный путь выведения через почки. В неизмененном виде при приеме внутрь выводится 14%, при введении внутривенно — 45–79%. Главный метаболит, который обнаруживается в моче, — 9-карбоксиметоксиметилгуанин. Меньше 2% выводится с калом, в следовых количествах можно определить в выдыхаемом воздухе. Время полувыведения при использовании внутрь у взрослых — 2,5–3,3 часа, при внутривенном введении у взрослых – 2,9 часа, от 1 года до 18 лет — 2,6 часа, до 3 месяцев — 3,8 часа. При хронической почечной недостаточности время полувыведения увеличивается до 19,5 часов, при проведении гемодиализа — 5,7 часа, при постоянном амбулаторном перитонеальном диализе — 14–18 часов. Однократный сеанс гемодиализа в течение 6 часов уменьшает концентрацию ацикловира на 60%, при перитонеальном диализе (также однократном) клиренс ацикловира существенно не меняется. При нанесении на кожу всасывание умеренное, уровень в сыворотке крови до 0,28 мкг/мл, при нарушении работы почек — до 0,78 мкг/мл. Глазная мазь хорошо и легко проходит через роговицу и создает лечебную концентрацию в жидкости глаза.
Главный путь выведения через почки. В неизмененном виде при приеме внутрь выводится 14%, при введении внутривенно — 45–79%. Главный метаболит, который обнаруживается в моче, — 9-карбоксиметоксиметилгуанин. Меньше 2% выводится с калом, в следовых количествах можно определить в выдыхаемом воздухе. Время полувыведения при использовании внутрь у взрослых — 2,5–3,3 часа, при внутривенном введении у взрослых – 2,9 часа, от 1 года до 18 лет — 2,6 часа, до 3 месяцев — 3,8 часа. При хронической почечной недостаточности время полувыведения увеличивается до 19,5 часов, при проведении гемодиализа — 5,7 часа, при постоянном амбулаторном перитонеальном диализе — 14–18 часов. Однократный сеанс гемодиализа в течение 6 часов уменьшает концентрацию ацикловира на 60%, при перитонеальном диализе (также однократном) клиренс ацикловира существенно не меняется. При нанесении на кожу всасывание умеренное, уровень в сыворотке крови до 0,28 мкг/мл, при нарушении работы почек — до 0,78 мкг/мл. Глазная мазь хорошо и легко проходит через роговицу и создает лечебную концентрацию в жидкости глаза. У мышей и крыс, которые в течение жизни получали ацикловир до 450 мг/кг/сут внутрь, канцерогенного воздействия не обнаружено. Ацикловир проявлял мутагенное воздействие в нескольких тестах: из 16 in vivo и in vitro тестов 5 тестов были положительными. У мышей на репродукцию и фертильность ацикловир не оказывал воздействия при применении внутрь 450 мг/кг/сут и у крыс при подкожном введении 50 мг/кг/сут. При высшей дозе (50 мг/кг/сут подкожно) у кроликов и крыс снижалось эффективность имплантации. Тератогенное воздействие ацикловира не было получено при исследовании на мышах 450 мг/кг/сут, внутрь, кроликах 50 мг/кг/сут, подкожно и внутривенно, крыс 50 мг/кг/сут, подкожно. Исследования канцерогенности ацикловира при наружном использовании не проводились. Нарушений сперматогенеза, морфологии или подвижности сперматозоидов у человека не зарегистрировано. Но высокие дозы 80 или 320 мг/кг/сут интраперитонеально у крыс, 100 или 200 мг/кг/сут внутривенно у собак вызывали асперматогенез и атрофию семенников.
У мышей и крыс, которые в течение жизни получали ацикловир до 450 мг/кг/сут внутрь, канцерогенного воздействия не обнаружено. Ацикловир проявлял мутагенное воздействие в нескольких тестах: из 16 in vivo и in vitro тестов 5 тестов были положительными. У мышей на репродукцию и фертильность ацикловир не оказывал воздействия при применении внутрь 450 мг/кг/сут и у крыс при подкожном введении 50 мг/кг/сут. При высшей дозе (50 мг/кг/сут подкожно) у кроликов и крыс снижалось эффективность имплантации. Тератогенное воздействие ацикловира не было получено при исследовании на мышах 450 мг/кг/сут, внутрь, кроликах 50 мг/кг/сут, подкожно и внутривенно, крыс 50 мг/кг/сут, подкожно. Исследования канцерогенности ацикловира при наружном использовании не проводились. Нарушений сперматогенеза, морфологии или подвижности сперматозоидов у человека не зарегистрировано. Но высокие дозы 80 или 320 мг/кг/сут интраперитонеально у крыс, 100 или 200 мг/кг/сут внутривенно у собак вызывали асперматогенез и атрофию семенников. Тестикулярные изменения не получены при внутривенном введении собакам 50 мг/кг/сут в течение 1 месяца или 60 мг/кг/сут внутрь на протяжении 1 года.
Тестикулярные изменения не получены при внутривенном введении собакам 50 мг/кг/сут в течение 1 месяца или 60 мг/кг/сут внутрь на протяжении 1 года. Это метод исследования, называемый рандомизированное контролируемое испытание (РКИ), является наилучшим способом проверить, что профилактический эффект обусловлен проверяемой/испытываемой мерой. Мы нашли 32 РКИ, которые включали 2640 человек и изучили 19 профилактических мер. Производители лекарств финансировали, в целом, 18 из 32 исследований, некоммерческие организации финансировали 4 исследования, о финансировании остальных 10 исследований информации не было.
Это метод исследования, называемый рандомизированное контролируемое испытание (РКИ), является наилучшим способом проверить, что профилактический эффект обусловлен проверяемой/испытываемой мерой. Мы нашли 32 РКИ, которые включали 2640 человек и изучили 19 профилактических мер. Производители лекарств финансировали, в целом, 18 из 32 исследований, некоммерческие организации финансировали 4 исследования, о финансировании остальных 10 исследований информации не было. Ни краткосрочное, ни длительное использование этих противовирусных лекарств или кремов не вызывало побочных эффектов.
Ни краткосрочное, ни длительное использование этих противовирусных лекарств или кремов не вызывало побочных эффектов.
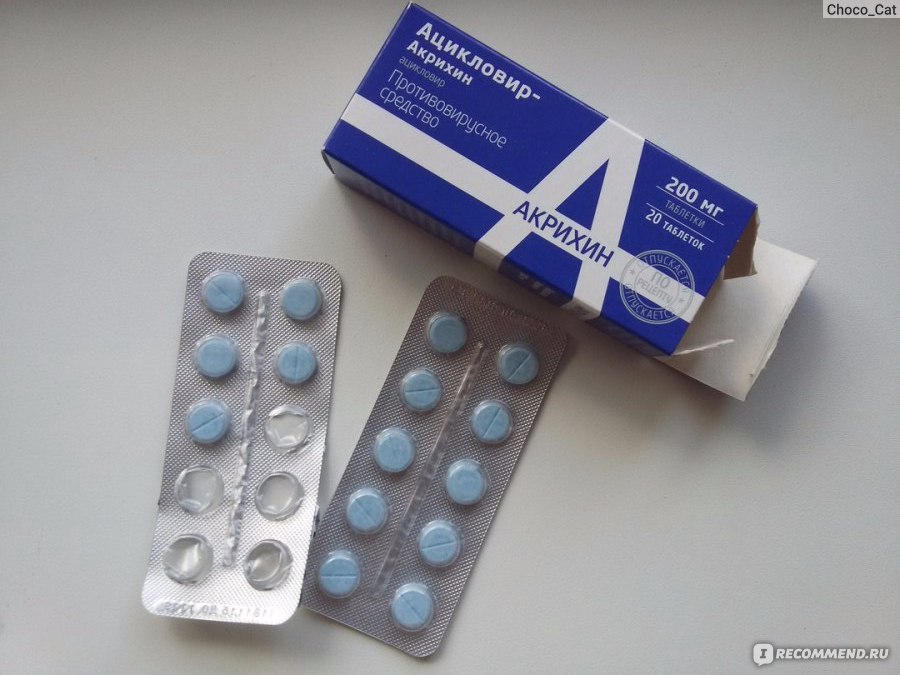
 Метод работает в случае с любой разновидностью вируса, в том числе теми, которые вызывают такое широко распространенное среди детей заболевание как краснуха.
Метод работает в случае с любой разновидностью вируса, в том числе теми, которые вызывают такое широко распространенное среди детей заболевание как краснуха.


 Владелец Сайта не несет никакой ответственности ни перед какой стороной, понесший косвенный или прямой ущерб в результате неправильного использования материалов, размещенных на данном ресурсе.
Владелец Сайта не несет никакой ответственности ни перед какой стороной, понесший косвенный или прямой ущерб в результате неправильного использования материалов, размещенных на данном ресурсе.
 Число пациентов с генитальной формой герпеса в мире составляет 140 млн — в возрасте от 15 до 49 лет, причем распространенность инфекции существенно различается в отдельных регионах. Среди жителей России и СНГ ежегодно регистрируют около 20 млн новых случаев герпесвирусной инфекции.
Число пациентов с генитальной формой герпеса в мире составляет 140 млн — в возрасте от 15 до 49 лет, причем распространенность инфекции существенно различается в отдельных регионах. Среди жителей России и СНГ ежегодно регистрируют около 20 млн новых случаев герпесвирусной инфекции. — Известные специфические противовирусные препараты (ацикловир, валацикловир, пенцикловир, фамцикловир), используемые для лечения герпесвирусных инфекций, имеют ряд недостатков. К наиболее существенным можно отнести побочные эффекты и резистентность вируса, которая развивается при длительном применении. В связи с этим актуальной задачей является разработка новых препаратов против герпеса, которые будут отличаться по механизму действия и подавлять как вирусы дикого типа, так и мутантные лекарственно-устойчивые штаммы.
— Известные специфические противовирусные препараты (ацикловир, валацикловир, пенцикловир, фамцикловир), используемые для лечения герпесвирусных инфекций, имеют ряд недостатков. К наиболее существенным можно отнести побочные эффекты и резистентность вируса, которая развивается при длительном применении. В связи с этим актуальной задачей является разработка новых препаратов против герпеса, которые будут отличаться по механизму действия и подавлять как вирусы дикого типа, так и мутантные лекарственно-устойчивые штаммы. Молекула фуллерена по структуре напоминает футбольный мяч. В вершинах пяти- и шестиугольников воображаемого мяча находятся атомы углерода. Подобные молекулы обладают уникальными биологическими свойствами. Многие экспериментальные факты говорят о том, что фуллерен С60 и его производные проявляют разнообразные биологические эффекты, включая противовоспалительные, противовирусные, антибактериальные, радиопротекторные и ряд других. Однако их классические производные нерастворимы в воде и биологических средах, что крайне затрудняет их использование в медицине.
Молекула фуллерена по структуре напоминает футбольный мяч. В вершинах пяти- и шестиугольников воображаемого мяча находятся атомы углерода. Подобные молекулы обладают уникальными биологическими свойствами. Многие экспериментальные факты говорят о том, что фуллерен С60 и его производные проявляют разнообразные биологические эффекты, включая противовоспалительные, противовирусные, антибактериальные, радиопротекторные и ряд других. Однако их классические производные нерастворимы в воде и биологических средах, что крайне затрудняет их использование в медицине.




 Всего на курс лечения 40—50 таблеток ацикловира.
Всего на курс лечения 40—50 таблеток ацикловира.
 Согласно этим результатам был сделан вывод, что циклоферон более эффективно уменьшает частоту возникновения рецидивов герпетической инфекции, чем ацикловир. Длительность обострений представлена в табл. 2.
Согласно этим результатам был сделан вывод, что циклоферон более эффективно уменьшает частоту возникновения рецидивов герпетической инфекции, чем ацикловир. Длительность обострений представлена в табл. 2.
 Таким образом, циклоферон более эффективно, чем ацикловир, сокращал период проявления герпетической инфекции у обследованных пациентов. Различия между группами I и III, II и III соответственно не были статистически значимыми.
Таким образом, циклоферон более эффективно, чем ацикловир, сокращал период проявления герпетической инфекции у обследованных пациентов. Различия между группами I и III, II и III соответственно не были статистически значимыми.
 Наиболее эффективным оказалось сочетание этих двух препаратов, их совместное применение приводило к повышению содержания IFN в среднем на 22%. Различие по этому показателю между группами II и III было статистически достоверным (Р<0,05).
Наиболее эффективным оказалось сочетание этих двух препаратов, их совместное применение приводило к повышению содержания IFN в среднем на 22%. Различие по этому показателю между группами II и III было статистически достоверным (Р<0,05).
 6.
6.

 Группы пациентов, получавших циклоферон (группы I и III), были разделены на две подгруппы: пациенты, имеющие ген (GSTM+), и пациенты с делецией гена (GSTM 0/0). В этих подгруппах анализировали результаты клинических наблюдений (частота и длительность рецидивов, интенсивность проявления обострений заболевания) и данные лабораторных исследований (интерфероновый статус и активность NK-клеток). Сравнивались изменения как в подгруппе в целом, так и отдельно у пациентов с положительными и отрицательными изменениями.
Группы пациентов, получавших циклоферон (группы I и III), были разделены на две подгруппы: пациенты, имеющие ген (GSTM+), и пациенты с делецией гена (GSTM 0/0). В этих подгруппах анализировали результаты клинических наблюдений (частота и длительность рецидивов, интенсивность проявления обострений заболевания) и данные лабораторных исследований (интерфероновый статус и активность NK-клеток). Сравнивались изменения как в подгруппе в целом, так и отдельно у пациентов с положительными и отрицательными изменениями.


 И., Иовлев В. И. Определение противовирусной активности интерферонов человека микрометодом / Реаферон (сборник научных трудов). Л., 1988, с. 105-109.
И., Иовлев В. И. Определение противовирусной активности интерферонов человека микрометодом / Реаферон (сборник научных трудов). Л., 1988, с. 105-109.
 Он также выпускается в виде буккальной таблетки с отсроченным высвобождением, которую можно наносить на верхнюю десну рта. Таблетки, капсулы и суспензия обычно принимают с пищей или без нее от двух до пяти раз в день в течение 5-10 дней, начиная с того момента, как начнутся симптомы.Когда ацикловир используется для предотвращения вспышек генитального герпеса, его обычно принимают от двух до пяти раз в день в течение 12 месяцев. Таблетка с отсроченным высвобождением через щечку обычно наносится сухим пальцем в виде одноразовой дозы в течение 1 часа после появления симптомов зуда, покраснения, жжения или покалывания, но до появления герпеса. Принимайте или используйте ацикловир примерно в одно и то же время каждый день. Тщательно следуйте указаниям на этикетке рецепта и попросите своего врача или фармацевта объяснить любую часть, которую вы не понимаете.Принимайте или используйте ацикловир точно так, как указано. Не принимайте и не используйте больше или меньше, а также чаще или дольше, чем предписано вашим доктором.
Он также выпускается в виде буккальной таблетки с отсроченным высвобождением, которую можно наносить на верхнюю десну рта. Таблетки, капсулы и суспензия обычно принимают с пищей или без нее от двух до пяти раз в день в течение 5-10 дней, начиная с того момента, как начнутся симптомы.Когда ацикловир используется для предотвращения вспышек генитального герпеса, его обычно принимают от двух до пяти раз в день в течение 12 месяцев. Таблетка с отсроченным высвобождением через щечку обычно наносится сухим пальцем в виде одноразовой дозы в течение 1 часа после появления симптомов зуда, покраснения, жжения или покалывания, но до появления герпеса. Принимайте или используйте ацикловир примерно в одно и то же время каждый день. Тщательно следуйте указаниям на этикетке рецепта и попросите своего врача или фармацевта объяснить любую часть, которую вы не понимаете.Принимайте или используйте ацикловир точно так, как указано. Не принимайте и не используйте больше или меньше, а также чаще или дольше, чем предписано вашим доктором.
 После еды, питья или полоскания рта проверьте, осталась ли таблетка на месте.
После еды, питья или полоскания рта проверьте, осталась ли таблетка на месте.
 Начните принимать Ситавиг в течение 1 часа после того, как вы впервые заметите основные симптомы, прежде чем появится герпес.
Начните принимать Ситавиг в течение 1 часа после того, как вы впервые заметите основные симптомы, прежде чем появится герпес. Ваши потребности в дозе могут измениться, если вы наберете или потеряете вес.
Ваши потребности в дозе могут измениться, если вы наберете или потеряете вес. i.d.]) на 2 дня. Из 131 человека, включенного в исследование, у 84 (51 женщина и 33 мужчины) наблюдался рецидив ≥1, а у 65 — 2 рецидива, при которых пациенту вводили тот же исследуемый препарат (ацикловир или плацебо). Терапия ацикловиром (800 мг перорально три раза в день в течение 2 дней) значительно сократила продолжительность поражений (медиана для ацикловира по сравнению с плацебо, 4 дня по сравнению с 6 днями; P = 0,001), эпизод (4 дня против 6 дней; P <0,001) и вирусное выделение (25 часов против 58.5 часов; P = 0,04), и это увеличило долю прерванных эпизодов ( P = 0,029). Двухдневный курс ацикловира — удобная альтернатива лечению рецидивирующего генитального герпеса.
i.d.]) на 2 дня. Из 131 человека, включенного в исследование, у 84 (51 женщина и 33 мужчины) наблюдался рецидив ≥1, а у 65 — 2 рецидива, при которых пациенту вводили тот же исследуемый препарат (ацикловир или плацебо). Терапия ацикловиром (800 мг перорально три раза в день в течение 2 дней) значительно сократила продолжительность поражений (медиана для ацикловира по сравнению с плацебо, 4 дня по сравнению с 6 днями; P = 0,001), эпизод (4 дня против 6 дней; P <0,001) и вирусное выделение (25 часов против 58.5 часов; P = 0,04), и это увеличило долю прерванных эпизодов ( P = 0,029). Двухдневный курс ацикловира — удобная альтернатива лечению рецидивирующего генитального герпеса. Однако продолжительность репликации вируса в большинстве поражений, вызванных рецидивирующей инфекцией, у иммунокомпетентных людей коротка. Поэтому мы провели исследование, чтобы оценить, может ли более короткий режим приема противовирусных препаратов уменьшить продолжительность эпизода рецидивирующего генитального герпеса.
Однако продолжительность репликации вируса в большинстве поражений, вызванных рецидивирующей инфекцией, у иммунокомпетентных людей коротка. Поэтому мы провели исследование, чтобы оценить, может ли более короткий режим приема противовирусных препаратов уменьшить продолжительность эпизода рецидивирующего генитального герпеса.
 В то время рецидив герпеса был подтвержден клиническим обследованием и вирусной культурой, и оставшиеся 3 дозы лекарства были выписаны. Пациенты возвращались в клинику для последующего обследования на 2, 3, 5 и 7 дни после начала лечения, а затем через день после этого до заживления поражений.Пациенты были проинструктированы о том, как получать образцы для вирусной культуры дважды в день, дома, утром или вечером, когда они не были замечены в клинике, и в начале терапии. Время, в которое были взяты образцы для вирусных культур, принимались лекарства, заживлялись поражения и исчезали симптомы, отмечалось в дневниковой карточке. У каждого пациента наблюдались до 2 последовательных рецидивов. Протокол исследования был одобрен Комитетом по обзору испытуемых на людях Вашингтонского университета, и все участники предоставили письменное согласие до начала каких-либо процедур исследования.
В то время рецидив герпеса был подтвержден клиническим обследованием и вирусной культурой, и оставшиеся 3 дозы лекарства были выписаны. Пациенты возвращались в клинику для последующего обследования на 2, 3, 5 и 7 дни после начала лечения, а затем через день после этого до заживления поражений.Пациенты были проинструктированы о том, как получать образцы для вирусной культуры дважды в день, дома, утром или вечером, когда они не были замечены в клинике, и в начале терапии. Время, в которое были взяты образцы для вирусных культур, принимались лекарства, заживлялись поражения и исчезали симптомы, отмечалось в дневниковой карточке. У каждого пациента наблюдались до 2 последовательных рецидивов. Протокол исследования был одобрен Комитетом по обзору испытуемых на людях Вашингтонского университета, и все участники предоставили письменное согласие до начала каких-либо процедур исследования. Выделение вирусов проводили, как описано в другом месте [3], и все изоляты были типированы с использованием моноклональных антител.
Выделение вирусов проводили, как описано в другом месте [3], и все изоляты были типированы с использованием моноклональных антител. е. 0, 1 из 2 или все эпизоды с любым выделением). Для пациентов, у которых наблюдались 1 рецидив, наблюдаемое значение использовалось для измерения продолжительности, а для пациентов, у которых наблюдались 2 рецидива, использовалось среднее из 2 значений.
е. 0, 1 из 2 или все эпизоды с любым выделением). Для пациентов, у которых наблюдались 1 рецидив, наблюдаемое значение использовалось для измерения продолжительности, а для пациентов, у которых наблюдались 2 рецидива, использовалось среднее из 2 значений. Из этих 131 человека у 84 (51 женщина и 33 мужчины) наблюдался рецидив ≥1, а у 65 (40 женщин и 25 мужчин) — 2 рецидива. Средний возраст людей, у которых наблюдались рецидивы, составлял 33,5 года (диапазон от 20 до 73 лет), и 78 человек (93%) были белыми (таблица 1). Ни один из пациентов не сообщил о побочных эффектах, включая аллергические реакции.
Из этих 131 человека у 84 (51 женщина и 33 мужчины) наблюдался рецидив ≥1, а у 65 (40 женщин и 25 мужчин) — 2 рецидива. Средний возраст людей, у которых наблюдались рецидивы, составлял 33,5 года (диапазон от 20 до 73 лет), и 78 человек (93%) были белыми (таблица 1). Ни один из пациентов не сообщил о побочных эффектах, включая аллергические реакции. Средняя продолжительность поражений составила 4 дня в группе ацикловира и 6 дней в группе плацебо с отношением рисков 1.98 (95% ДИ, 1,22–3,22) для более быстрого очищения поражений в группе ацикловира (рис. 1 A ). Средняя продолжительность всех эпизодов симптомов составляла 4 дня в группе ацикловира и 6 дней в группе плацебо (отношение рисков 2,11; 95% ДИ 1,33–3,35; рисунок 1 B ). Мужчины отличались от женщин по продолжительности поражений и продолжительности всех симптомов эпизода: обе продолжительности были больше у мужчин, а предполагаемый эффект противовирусной терапии был менее выражен у мужчин (таблица 3).
Средняя продолжительность поражений составила 4 дня в группе ацикловира и 6 дней в группе плацебо с отношением рисков 1.98 (95% ДИ, 1,22–3,22) для более быстрого очищения поражений в группе ацикловира (рис. 1 A ). Средняя продолжительность всех эпизодов симптомов составляла 4 дня в группе ацикловира и 6 дней в группе плацебо (отношение рисков 2,11; 95% ДИ 1,33–3,35; рисунок 1 B ). Мужчины отличались от женщин по продолжительности поражений и продолжительности всех симптомов эпизода: обе продолжительности были больше у мужчин, а предполагаемый эффект противовирусной терапии был менее выражен у мужчин (таблица 3).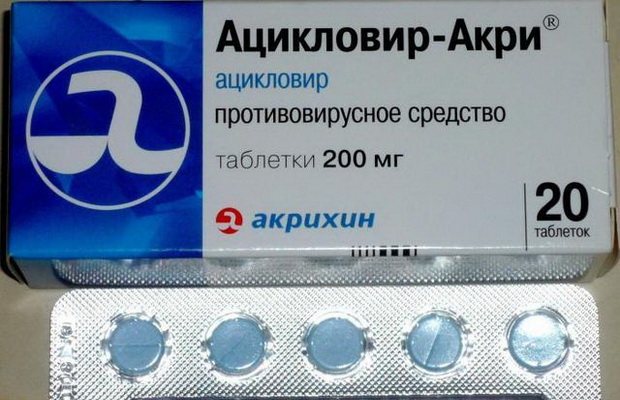

 Кроме того, ацикловир значительно увеличил долю эпизодов, связанных с прерванными поражениями. Величина снижения — от средней продолжительности поражений в 6 дней до 4 дней — аналогична той, о которой сообщалось в недавних исследованиях ацикловира, валацикловира и фамцикловира [4–6]. Наше исследование показало, что эпизодическая терапия высокими дозами ацикловира при рецидивирующем генитальном герпесе эффективна даже в том случае, если она проводится всего 2 дня.Эта терапия более удобна и, вероятно, более приемлема для пациентов, чем стандартная доза (200 мг перорально 5 раз в день или 400 мг перорально три раза в день), вводимая в течение 5 дней. Стоимость этих схем, вероятно, останется аналогичной, поскольку общая доза ацикловира составляет 4800 мг для более короткого режима по сравнению с 5000 мг для стандартного режима 5 раз в день.
Кроме того, ацикловир значительно увеличил долю эпизодов, связанных с прерванными поражениями. Величина снижения — от средней продолжительности поражений в 6 дней до 4 дней — аналогична той, о которой сообщалось в недавних исследованиях ацикловира, валацикловира и фамцикловира [4–6]. Наше исследование показало, что эпизодическая терапия высокими дозами ацикловира при рецидивирующем генитальном герпесе эффективна даже в том случае, если она проводится всего 2 дня.Эта терапия более удобна и, вероятно, более приемлема для пациентов, чем стандартная доза (200 мг перорально 5 раз в день или 400 мг перорально три раза в день), вводимая в течение 5 дней. Стоимость этих схем, вероятно, останется аналогичной, поскольку общая доза ацикловира составляет 4800 мг для более короткого режима по сравнению с 5000 мг для стандартного режима 5 раз в день. Во-вторых, эффективность эпизодической противовирусной терапии явно максимальна, когда пациент самостоятельно принимает лекарство при первых признаках или симптомах реактивации; терапия гораздо менее эффективна, если ее начать в клинике после распознавания поражений [8]. Это говорит о том, что вмешательство должно происходить на ранней стадии и что более позднее введение противовирусной терапии менее важно для очищения поражения.
Во-вторых, эффективность эпизодической противовирусной терапии явно максимальна, когда пациент самостоятельно принимает лекарство при первых признаках или симптомах реактивации; терапия гораздо менее эффективна, если ее начать в клинике после распознавания поражений [8]. Это говорит о том, что вмешательство должно происходить на ранней стадии и что более позднее введение противовирусной терапии менее важно для очищения поражения.
 мг ацикловира дано t.я бы. в течение 5 дней), поэтому стоимость такой схемы также может быть несколько ниже. Мы использовали дозу ацикловира, превышающую стандартную, чтобы максимизировать эффект терапии короткими дозами. Неясно, будет ли стандартная доза на 2 дня такой же эффективной. Предыдущие исследования показали, что более высокие дозы ацикловира (800 мг перорально 5 раз в день) не приводят к более короткой продолжительности первичного эпизода, чем стандартная доза ацикловира [13]. Точно так же лечение валацикловиром не продемонстрировало улучшения каких-либо показателей эффективности эпизодической или супрессивной терапии генитального герпеса по сравнению с ацикловиром [4, 5, 14].Более высокий уровень ацикловира в крови, который может быть достигнут с помощью более высоких доз ацикловира или введения пролекарства, может быть важным фактором противовирусного эффекта на ранних этапах лечения. Следовательно, другим вариантом может быть введение ударной дозы с последующими более низкими дозами, модель, которая успешно использовалась для дозирования других противомикробных препаратов.
мг ацикловира дано t.я бы. в течение 5 дней), поэтому стоимость такой схемы также может быть несколько ниже. Мы использовали дозу ацикловира, превышающую стандартную, чтобы максимизировать эффект терапии короткими дозами. Неясно, будет ли стандартная доза на 2 дня такой же эффективной. Предыдущие исследования показали, что более высокие дозы ацикловира (800 мг перорально 5 раз в день) не приводят к более короткой продолжительности первичного эпизода, чем стандартная доза ацикловира [13]. Точно так же лечение валацикловиром не продемонстрировало улучшения каких-либо показателей эффективности эпизодической или супрессивной терапии генитального герпеса по сравнению с ацикловиром [4, 5, 14].Более высокий уровень ацикловира в крови, который может быть достигнут с помощью более высоких доз ацикловира или введения пролекарства, может быть важным фактором противовирусного эффекта на ранних этапах лечения. Следовательно, другим вариантом может быть введение ударной дозы с последующими более низкими дозами, модель, которая успешно использовалась для дозирования других противомикробных препаратов.
 Руководство по лечению венерических заболеваний 1998 г.
Руководство по лечению венерических заболеваний 1998 г.


 Это дает дополнительное преимущество, заключающееся в том, что в течение дня требуется меньше приема.
Это дает дополнительное преимущество, заключающееся в том, что в течение дня требуется меньше приема. Вирусы, вызывающие эти инфекции, продолжают жить в организме, даже когда симптомы и вспышки не видны.
Вирусы, вызывающие эти инфекции, продолжают жить в организме, даже когда симптомы и вспышки не видны.
 N Engl J Med .
1992; 327: 782–9 [Опечатки опубликованы в N Engl J Med 1993; 328: 671 и 1997; 337: 1703]
N Engl J Med .
1992; 327: 782–9 [Опечатки опубликованы в N Engl J Med 1993; 328: 671 и 1997; 337: 1703]
 Совместная исследовательская группа по изучению генитального герпеса фамцикловира. Арк Интерн Мед. .
1997; 157: 343–9.
Совместная исследовательская группа по изучению генитального герпеса фамцикловира. Арк Интерн Мед. .
1997; 157: 343–9. 1995; 333: 770–5.
1995; 333: 770–5. Дж. Заразить Дис .
1997; 176: 1129–34.
Дж. Заразить Дис .
1997; 176: 1129–34. 1988; 85: 14–9.
1988; 85: 14–9. Л.,
Адаир СФ,
Секулович Р,
Тиггес М,
Деккер CL,
и другие.Рекомбинантная гликопротеиновая вакцина против вируса простого герпеса 2 типа: безопасность и иммуногенность. Энн Интерн Мед. .
1995; 122: 889–98 [Опечатка опубликована в Ann Intern Med 1995; 123: 395]
Л.,
Адаир СФ,
Секулович Р,
Тиггес М,
Деккер CL,
и другие.Рекомбинантная гликопротеиновая вакцина против вируса простого герпеса 2 типа: безопасность и иммуногенность. Энн Интерн Мед. .
1995; 122: 889–98 [Опечатка опубликована в Ann Intern Med 1995; 123: 395] Заразить Дис .
1990; 161: 185–90.
Заразить Дис .
1990; 161: 185–90.
 Он одобрен для использования в качестве средства для лечения герпеса с 1995 года и имеет стабильные показатели безопасности. Большинство людей знают об этом лекарстве как Valtrex, торговую марку, используемую для продажи лекарства GlaxoSmithKline.
Он одобрен для использования в качестве средства для лечения герпеса с 1995 года и имеет стабильные показатели безопасности. Большинство людей знают об этом лекарстве как Valtrex, торговую марку, используемую для продажи лекарства GlaxoSmithKline.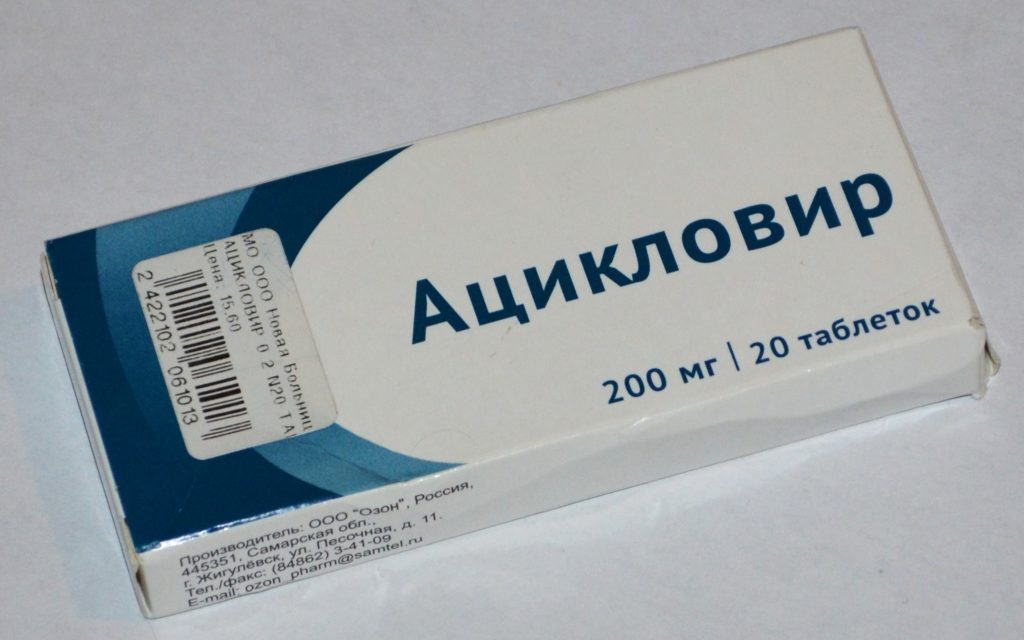
 Эффективен против HSV-1, HSV-2 и опоясывающего лишая.
Эффективен против HSV-1, HSV-2 и опоясывающего лишая.










 сенсоневральная тугоухость;
сенсоневральная тугоухость; центральный – шумы ощущаются в центре головы;
центральный – шумы ощущаются в центре головы; Рентген черепа. При травме головы.
Рентген черепа. При травме головы.
 Наш эксперт – отоневролог, руководитель отделения вестибулологии и отоневрологии Федерального научно-клинического центра оториноларингологии ФМБА России, кандидат медицинских наук Ольга Зайцева.
Наш эксперт – отоневролог, руководитель отделения вестибулологии и отоневрологии Федерального научно-клинического центра оториноларингологии ФМБА России, кандидат медицинских наук Ольга Зайцева.

 По статистике, почти каждого третьего жителя Земли время от времени беспокоит шум в ушах. Кому-то он представляется свистом или звоном, другим чудится жужжание, гудение. Иногда это сопровождается головными болями, тошнотой, головокружениями и другими неприятными ощущениями, вплоть до частичной потери слуха.
По статистике, почти каждого третьего жителя Земли время от времени беспокоит шум в ушах. Кому-то он представляется свистом или звоном, другим чудится жужжание, гудение. Иногда это сопровождается головными болями, тошнотой, головокружениями и другими неприятными ощущениями, вплоть до частичной потери слуха. Шумы в ушах могут быть вибрационными невибрационными. Вибрационные шумы воспроизводятся органом слуха или окружающими структурами и в некоторых случаях доступны также и лечащему врачу.
Шумы в ушах могут быть вибрационными невибрационными. Вибрационные шумы воспроизводятся органом слуха или окружающими структурами и в некоторых случаях доступны также и лечащему врачу. Проведение диагностики затруднено по причине многофакторности патологии. Кроме того, если шум в ушах носит субъективный характер, определение точного диагноза и назначение лечения во многом будет зависеть от показаний самого больного. Вначале необходимо проведение прослушивания черепа фонендоскопом на наличие объективного шума. Если в шумящем ухе прослушивается пульсация, значит существует проблема с сосудами, возможна опухоль. Лечение требует хирургического вмешательства. Мышечный шум проявляется щелканьем, означающим, что в этом случае предполагается лечение противосудорожными препаратами.
Проведение диагностики затруднено по причине многофакторности патологии. Кроме того, если шум в ушах носит субъективный характер, определение точного диагноза и назначение лечения во многом будет зависеть от показаний самого больного. Вначале необходимо проведение прослушивания черепа фонендоскопом на наличие объективного шума. Если в шумящем ухе прослушивается пульсация, значит существует проблема с сосудами, возможна опухоль. Лечение требует хирургического вмешательства. Мышечный шум проявляется щелканьем, означающим, что в этом случае предполагается лечение противосудорожными препаратами.
 Степень переносимости шума зависит от типа личности. Тревожные, мнительные пациенты фокусируются на этих ощущениях, неспособны отвлекаться от них, они воспринимают этот шум как неизбежную потенциальную потерю слуха или тяжелое заболевание мозга. Отрицательные эмоции, возникающие в связи с этим, еще сильнее стимулируют патологический очаг восприятия в коре мозга. Возникает порочный круг, шум в ушах и голове кажется непереносимым, доминирует над всеми другими ощущениями. Пациенты замыкаются в себе, возникают депрессии.
Степень переносимости шума зависит от типа личности. Тревожные, мнительные пациенты фокусируются на этих ощущениях, неспособны отвлекаться от них, они воспринимают этот шум как неизбежную потенциальную потерю слуха или тяжелое заболевание мозга. Отрицательные эмоции, возникающие в связи с этим, еще сильнее стимулируют патологический очаг восприятия в коре мозга. Возникает порочный круг, шум в ушах и голове кажется непереносимым, доминирует над всеми другими ощущениями. Пациенты замыкаются в себе, возникают депрессии.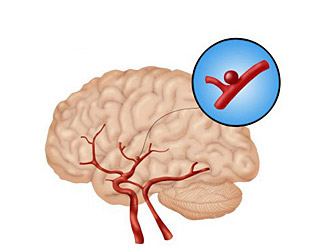


 Большое распространение получил метод маскировки шума. Суть метода заключается в том, что прослушивание посторонних (маскировочных) шумов делает незаметным внутренний шум, снижает его значимость. Для маскировки собственного шума используются источники с записями звуков пения птиц, льющейся воды, негромкой монотонной музыки. Используется индифферентный шум типа радио на нерабочих волнах или включенный вентилятор. Смысл в том, что маскировочный шум должен быть схож по диапазону частот с собственным шумом и не должен быть громче его.
Большое распространение получил метод маскировки шума. Суть метода заключается в том, что прослушивание посторонних (маскировочных) шумов делает незаметным внутренний шум, снижает его значимость. Для маскировки собственного шума используются источники с записями звуков пения птиц, льющейся воды, негромкой монотонной музыки. Используется индифферентный шум типа радио на нерабочих волнах или включенный вентилятор. Смысл в том, что маскировочный шум должен быть схож по диапазону частот с собственным шумом и не должен быть громче его.

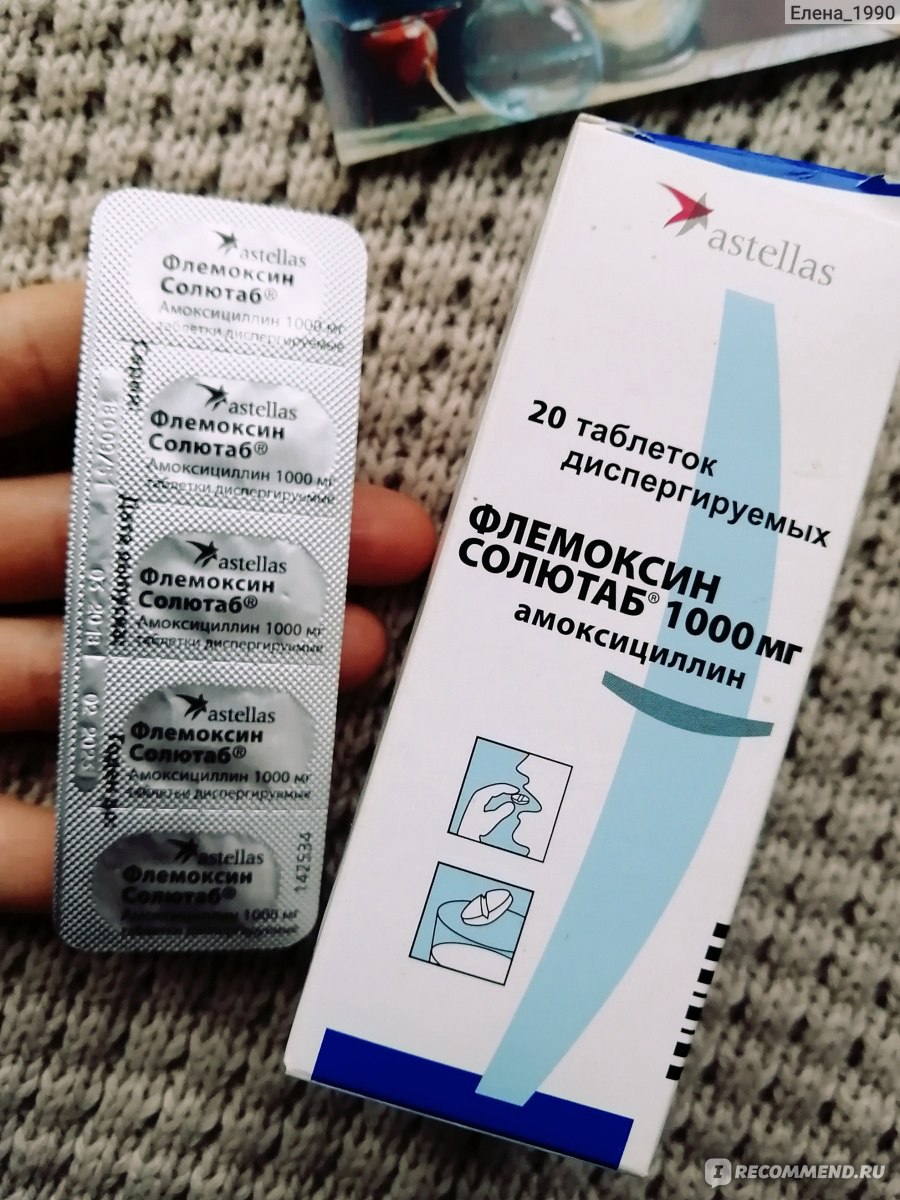 Мандариново-лимонный вкус препарата с удовольствием воспринимают даже дети.
Мандариново-лимонный вкус препарата с удовольствием воспринимают даже дети.
 Нарушает синтез пептидогликана (опорный полимер клеточной стенки) в период деления и роста, вызывает лизис бактерий.
Нарушает синтез пептидогликана (опорный полимер клеточной стенки) в период деления и роста, вызывает лизис бактерий. Прием пищи практически не оказывает влияния на абсорбцию препарата. После приема внутрь 500 мг амоксициллина Cmax активного вещества, составляющая 5 мкг/мл, отмечается в плазме крови через 2 ч. При увеличении или уменьшении дозы препарата в 2 раза Cmax в плазме крови также изменяется в 2 раза.
Прием пищи практически не оказывает влияния на абсорбцию препарата. После приема внутрь 500 мг амоксициллина Cmax активного вещества, составляющая 5 мкг/мл, отмечается в плазме крови через 2 ч. При увеличении или уменьшении дозы препарата в 2 раза Cmax в плазме крови также изменяется в 2 раза.
 долларов США.
долларов США.

 , вызванных вырабатывающими b-лактамазы бактериями. В составе Флемоклава Солютаба содержится 500 мг амоксициллина/125 мг клавулановой кислоты или 875 мг амоксициллина/125 мг клавулановой кислоты.
, вызванных вырабатывающими b-лактамазы бактериями. В составе Флемоклава Солютаба содержится 500 мг амоксициллина/125 мг клавулановой кислоты или 875 мг амоксициллина/125 мг клавулановой кислоты. и 75-90 грн. соответственно.
и 75-90 грн. соответственно.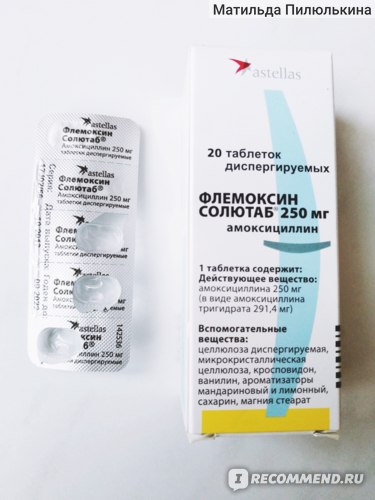
 Получается, что не антибиотик разрушает микробные клетки, а возбудитель бронхита повреждает антибиотик. Тем не менее, специалисты нашли выход: для нейтрализации β-лактамазы амоксициллин сочетают с препаратом клавулановой кислоты. Сочетание компонентов увеличивают устойчивость антибиотика, и потенцирует его борьбу с микробными клетками.
Получается, что не антибиотик разрушает микробные клетки, а возбудитель бронхита повреждает антибиотик. Тем не менее, специалисты нашли выход: для нейтрализации β-лактамазы амоксициллин сочетают с препаратом клавулановой кислоты. Сочетание компонентов увеличивают устойчивость антибиотика, и потенцирует его борьбу с микробными клетками.
 Действует бактерицидно. В таблице приведены данные относительно чувствительности іn vitro некоторых клинически значимых микроорганизмов к амоксициллину.
Действует бактерицидно. В таблице приведены данные относительно чувствительности іn vitro некоторых клинически значимых микроорганизмов к амоксициллину. Уровень резистентности чувствительных микроорганизмов может быть вариабельным на разных территориях.
Уровень резистентности чувствительных микроорганизмов может быть вариабельным на разных территориях.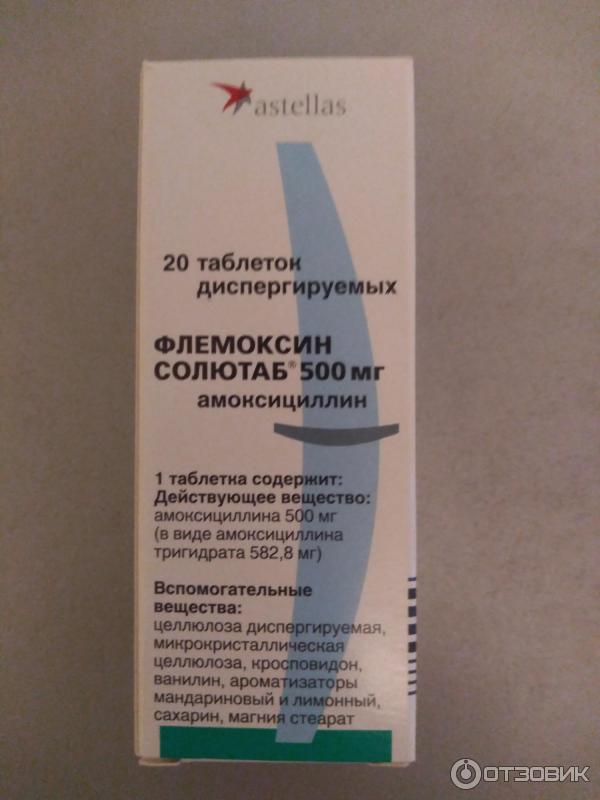 В амниотической жидкости и пуповинных сосудах концентрация амоксициллина составляет 25–30% его уровня в плазме крови у беременной. Амоксициллин плохо диффундирует в СМЖ, однако при воспалении мозговых оболочек (например при менингите) концентрация в СМЖ составляет около 20% концентрации в плазме крови.
В амниотической жидкости и пуповинных сосудах концентрация амоксициллина составляет 25–30% его уровня в плазме крови у беременной. Амоксициллин плохо диффундирует в СМЖ, однако при воспалении мозговых оболочек (например при менингите) концентрация в СМЖ составляет около 20% концентрации в плазме крови.

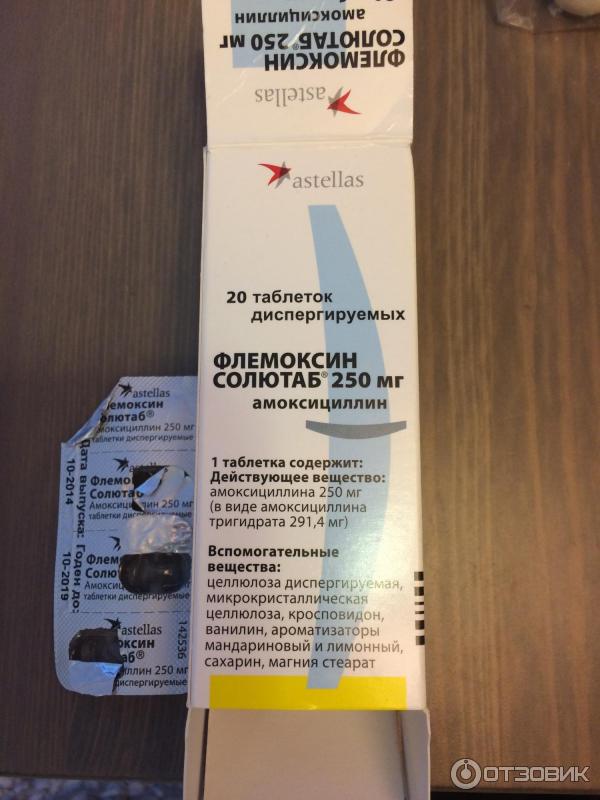 Однако в случае инфекций, вызванных стрептококком, продолжительность лечения должна составлять не менее 10 дней.
Однако в случае инфекций, вызванных стрептококком, продолжительность лечения должна составлять не менее 10 дней.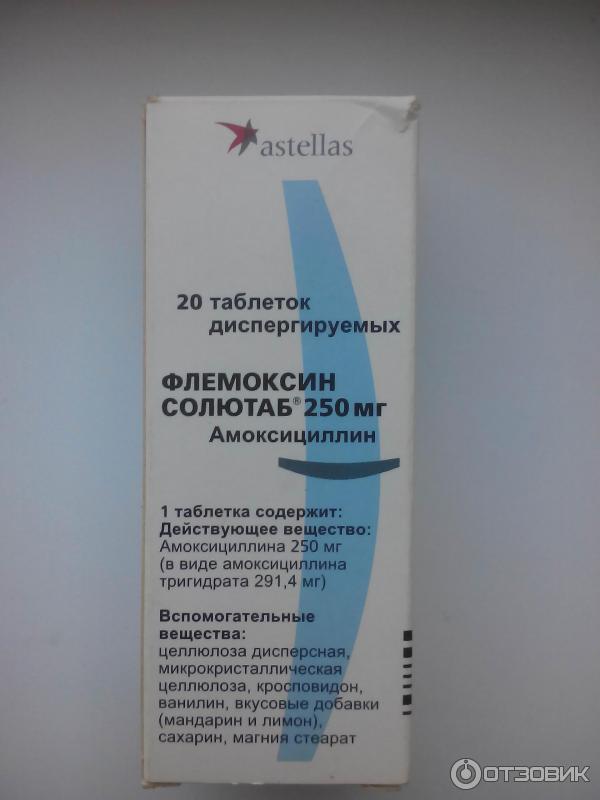

 У пациентов с инфекционным мононуклеозом или лейкемоидными реакциями лимфатического типа часто (в 60–100% случаев) отмечали экзантему, которая не является следствием гиперчувствительности к пенициллину. Таким образом, антибиотики класса ампициллина не следует применять у пациентов с мононуклеозом.
У пациентов с инфекционным мононуклеозом или лейкемоидными реакциями лимфатического типа часто (в 60–100% случаев) отмечали экзантему, которая не является следствием гиперчувствительности к пенициллину. Таким образом, антибиотики класса ампициллина не следует применять у пациентов с мононуклеозом. При возникновении антибиотикоассоциированного колита, следует принять соответствующие меры. Следует также принять необходимые меры при возникновении геморрагического колита или реакций гиперчувствительности.
При возникновении антибиотикоассоциированного колита, следует принять соответствующие меры. Следует также принять необходимые меры при возникновении геморрагического колита или реакций гиперчувствительности. В таком случае необходимо прекратить терапию и в дальнейшем противопоказано применять амоксициллин.
В таком случае необходимо прекратить терапию и в дальнейшем противопоказано применять амоксициллин.
 Принимают меры для поддержания водно-электролитного баланса. Амоксициллин выводится из крови с помощью гемодиализа. Специфический антидот неизвестен.
Принимают меры для поддержания водно-электролитного баланса. Амоксициллин выводится из крови с помощью гемодиализа. Специфический антидот неизвестен.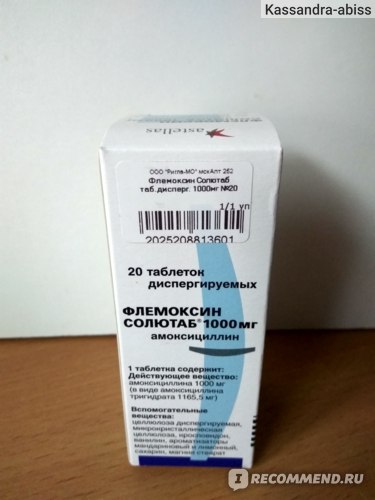 Так, по данным ВОЗ, заболеваемость пневмонией у детей раннего возраста в экономически развитых регионах не превышает 3-4% и составляет не более 8-9% среди всех причин смертности. В то же время в странах с низким культурным и социально-экономическим уровнем, неустойчивой политической обстановкой и продолжающимися военными конфликтами частота пневмонии в аналогичных возрастных группах превышает 10-20%, а ее удельный вес в структуре причин детской смертности составляет более 25% (5, 8, 9). При этом особо следует отметить, что в России заболеваемость и летальность при пневмонии у детей сопоставимы с уровнем показателей ведущих мировых держав (МЗиСР РФ, 2009).
Так, по данным ВОЗ, заболеваемость пневмонией у детей раннего возраста в экономически развитых регионах не превышает 3-4% и составляет не более 8-9% среди всех причин смертности. В то же время в странах с низким культурным и социально-экономическим уровнем, неустойчивой политической обстановкой и продолжающимися военными конфликтами частота пневмонии в аналогичных возрастных группах превышает 10-20%, а ее удельный вес в структуре причин детской смертности составляет более 25% (5, 8, 9). При этом особо следует отметить, что в России заболеваемость и летальность при пневмонии у детей сопоставимы с уровнем показателей ведущих мировых держав (МЗиСР РФ, 2009).
 К последним относят укорочение перкуторного звука над участком поражения легких и локализованные здесь же аускультативные изменения (ослабление или усиление дыхания с последующим появлением крепитирующих или влажнопузырчатых хрипов). Следует, однако, отметить, что при пневмониях у детей раннего возраста зачастую сложно выявить аускультативную ассиметрию в легких. Это связано с тем, что у детей первых лет жизни воспаление легочной паренхимы редко бывает изолированным и, как правило, развивается на фоне бронхита. При этом на всем протяжении обоих легких могут выслушиваться сухие и/или разнокалиберные влажные хрипы, из-за чего типичная аускультативная картина пневмонии, особенно мелкоочаговой, может не улавливаться. Кроме этого при нарушении методики выслушивания легких у детей раннего возраста можно вообще не выявить аускультативных изменений. Так, если у ребенка дыхание поверхностное, то необходимо дождаться или спровоцировать глубокий вдох (изменить положение тела ребенка, отобрать у него пустышку или игрушку и т.
К последним относят укорочение перкуторного звука над участком поражения легких и локализованные здесь же аускультативные изменения (ослабление или усиление дыхания с последующим появлением крепитирующих или влажнопузырчатых хрипов). Следует, однако, отметить, что при пневмониях у детей раннего возраста зачастую сложно выявить аускультативную ассиметрию в легких. Это связано с тем, что у детей первых лет жизни воспаление легочной паренхимы редко бывает изолированным и, как правило, развивается на фоне бронхита. При этом на всем протяжении обоих легких могут выслушиваться сухие и/или разнокалиберные влажные хрипы, из-за чего типичная аускультативная картина пневмонии, особенно мелкоочаговой, может не улавливаться. Кроме этого при нарушении методики выслушивания легких у детей раннего возраста можно вообще не выявить аускультативных изменений. Так, если у ребенка дыхание поверхностное, то необходимо дождаться или спровоцировать глубокий вдох (изменить положение тела ребенка, отобрать у него пустышку или игрушку и т. д.). Обследование малыша при этом должно быть продолжено до тех пор, пока «на глубоких вдохах» не будет проведена аускультация всех участков легких. Определенные трудности с проведением аускультации возникают также в ситуациях, когда ребенок во время осмотра плачет. В таких случаях для получения полноценной информации (анализ дыхательных шумов как на вдохе, так и на выдохе) обследование необходимо проводить в динамике – не только во время плача, но и после того как ребенок успокоится. Следует особо отметить, что несоблюдение принципов аускультации новорожденных и детей раннего возраста, а также выслушивание их с помощью фонендоскопов «для взрослых» могут привести к диагностическим ошибкам.
д.). Обследование малыша при этом должно быть продолжено до тех пор, пока «на глубоких вдохах» не будет проведена аускультация всех участков легких. Определенные трудности с проведением аускультации возникают также в ситуациях, когда ребенок во время осмотра плачет. В таких случаях для получения полноценной информации (анализ дыхательных шумов как на вдохе, так и на выдохе) обследование необходимо проводить в динамике – не только во время плача, но и после того как ребенок успокоится. Следует особо отметить, что несоблюдение принципов аускультации новорожденных и детей раннего возраста, а также выслушивание их с помощью фонендоскопов «для взрослых» могут привести к диагностическим ошибкам.
 Наличие при этом таких ургентных состояний, как токсикоз, дыхательная и/или сердечно-сосудистая недостаточность, судорожный, гипертермический, геморрагический и др. патологические синдромы, является абсолютным критерием для экстренной госпитализации (10).
Наличие при этом таких ургентных состояний, как токсикоз, дыхательная и/или сердечно-сосудистая недостаточность, судорожный, гипертермический, геморрагический и др. патологические синдромы, является абсолютным критерием для экстренной госпитализации (10).
 ) значительно выше, а прогноз заболевания при этом серьезнее.
) значительно выше, а прогноз заболевания при этом серьезнее.

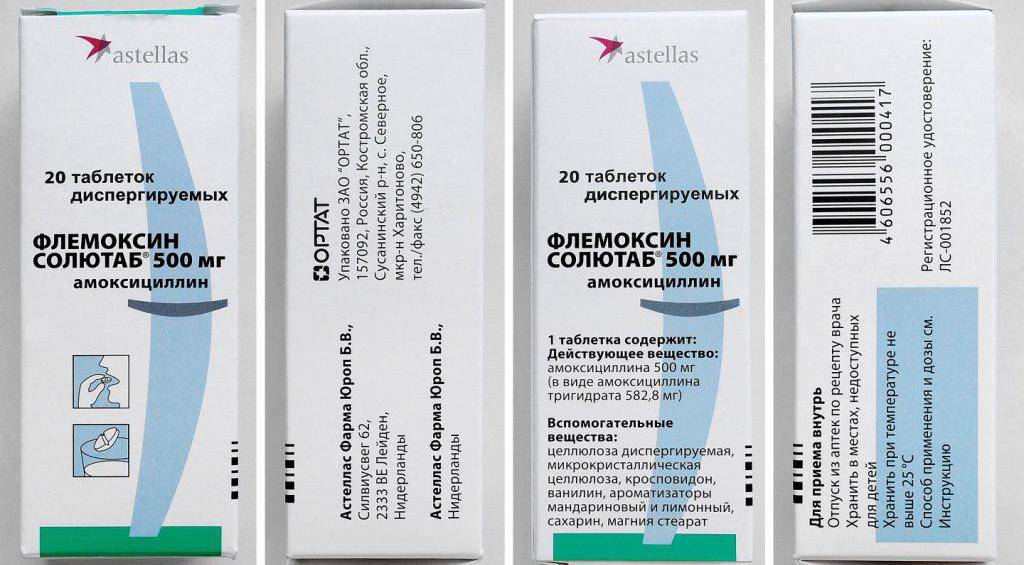 7 Пневмония, вызванная микоплазмой пневмониа;
7 Пневмония, вызванная микоплазмой пневмониа;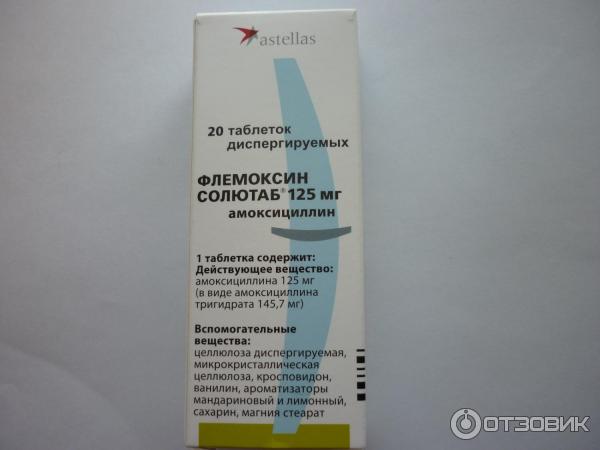 Принципиальным положением разработанных алгоритмов является выбор препаратов в зависимости от эпидемиологических условий и возраста заболевших, так как установлено, что этиология пневмонии напрямую зависит от этих факторов. При этом эпидемиологическая руб-рикация пневмонии предусматривает выделение внебольничных, госпитальных и внутриутробных форм заболевания (3).
Принципиальным положением разработанных алгоритмов является выбор препаратов в зависимости от эпидемиологических условий и возраста заболевших, так как установлено, что этиология пневмонии напрямую зависит от этих факторов. При этом эпидемиологическая руб-рикация пневмонии предусматривает выделение внебольничных, госпитальных и внутриутробных форм заболевания (3).
 В тех же случаях, когда инфицирование и развитие пневмонии произошло спустя 48-72 часов с момента поступления ребенка в больницу или в течение 48 часов после его выписки из стационара, то ее классифицируют как внутрибольничную (синонимы: госпитальная, нозокомиальная) (3). При этом этиология госпитальной пневмонии зависит от эпидемиологических условий, сложившихся в данном лечебном учреждении. Так, установлено, что нозокомиальные пневмонии могут быть вызваны различными, нередко полирезистентными представителями энтеробактерий, синегнойной палочкой, золотистым стафилококком и другими госпитальными микроорганизмами.
В тех же случаях, когда инфицирование и развитие пневмонии произошло спустя 48-72 часов с момента поступления ребенка в больницу или в течение 48 часов после его выписки из стационара, то ее классифицируют как внутрибольничную (синонимы: госпитальная, нозокомиальная) (3). При этом этиология госпитальной пневмонии зависит от эпидемиологических условий, сложившихся в данном лечебном учреждении. Так, установлено, что нозокомиальные пневмонии могут быть вызваны различными, нередко полирезистентными представителями энтеробактерий, синегнойной палочкой, золотистым стафилококком и другими госпитальными микроорганизмами.
 В), Staphylococcus aureus, Enterobacteriaceae (Klebsiella, Proteus, Escherihia) и другие микроорганизмы. Таким образом, эпидемиологическая рубрикация пневмоний имеет четкую практическую направленность, так как учитывает особенности этиологии различных форм заболевания и позволяет эмпирически выбрать адекватную антибактериальную терапию сразу же после установления диагноза.
В), Staphylococcus aureus, Enterobacteriaceae (Klebsiella, Proteus, Escherihia) и другие микроорганизмы. Таким образом, эпидемиологическая рубрикация пневмоний имеет четкую практическую направленность, так как учитывает особенности этиологии различных форм заболевания и позволяет эмпирически выбрать адекватную антибактериальную терапию сразу же после установления диагноза.
 Таким образом, термин «внебольничная пневмония»» должен применяться исключительно для ориентировочной характеристики этиологии заболевания, а не для оценки его тяжести и прогноза.
Таким образом, термин «внебольничная пневмония»» должен применяться исключительно для ориентировочной характеристики этиологии заболевания, а не для оценки его тяжести и прогноза.
 Наличие же у ребенка синдрома срыгиваний создает предпосылки для аспирации и развития пневмонии, вызванной не только аэробными (стрептококки, энтеробактерии, стафилококки и др.), но и неспорообразующими анаэробными (бактероиды, фузобактерии, пептострептококки, пептококки и др.) бактериями. Приведенные примеры, которые являются лишь частью возможных клинических ситуаций, свидетельствуют о важности подробного уточнения анамнестических данных в каждом конкретном случае.
Наличие же у ребенка синдрома срыгиваний создает предпосылки для аспирации и развития пневмонии, вызванной не только аэробными (стрептококки, энтеробактерии, стафилококки и др.), но и неспорообразующими анаэробными (бактероиды, фузобактерии, пептострептококки, пептококки и др.) бактериями. Приведенные примеры, которые являются лишь частью возможных клинических ситуаций, свидетельствуют о важности подробного уточнения анамнестических данных в каждом конкретном случае.
 При этом такие симптомы, как лихорадка, токсикоз, четкие физикальные данные, а также очаговые и/или сливные рентгенологические изменения в легких позволяют с большей достоверностью предполагать типичную бактериальную этиологию пневмонии. В этих случаях лечение начинают с антибиотиков широкого спектра действия, введение которых, учитывая высокий риск развития тяжелых форм заболевания, целесообразно осуществлять парентерально.
При этом такие симптомы, как лихорадка, токсикоз, четкие физикальные данные, а также очаговые и/или сливные рентгенологические изменения в легких позволяют с большей достоверностью предполагать типичную бактериальную этиологию пневмонии. В этих случаях лечение начинают с антибиотиков широкого спектра действия, введение которых, учитывая высокий риск развития тяжелых форм заболевания, целесообразно осуществлять парентерально.
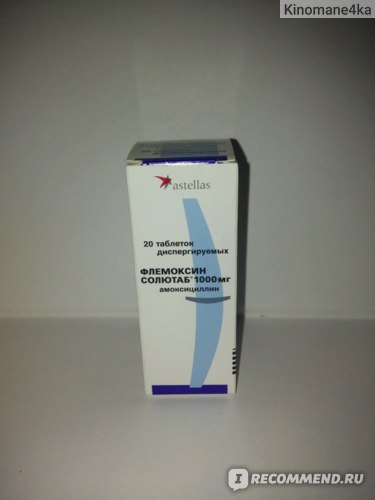 ). Использование амоксициллина в комбинации с клавулановой кислотой (амоксициллин/клавуланат) или ампициллина с сульбактамом (ампициллин/сульбактам) позволяет сохранить высокую микробиологическую и терапевтическую эффективность препарата, даже в тех случаях, когда пневмония вызвана b-лактамаза-продуцирующими возбудителями. В то же время следует отметить, что ингибитор-защищенные аминопенициллины могут быть неэффективны, если заболевание вызвано микроорганизмами, резистентность которых не связана с образованием b-лактамаз (пневмококк, метициллин-резистентный стафилококк) (15).
). Использование амоксициллина в комбинации с клавулановой кислотой (амоксициллин/клавуланат) или ампициллина с сульбактамом (ампициллин/сульбактам) позволяет сохранить высокую микробиологическую и терапевтическую эффективность препарата, даже в тех случаях, когда пневмония вызвана b-лактамаза-продуцирующими возбудителями. В то же время следует отметить, что ингибитор-защищенные аминопенициллины могут быть неэффективны, если заболевание вызвано микроорганизмами, резистентность которых не связана с образованием b-лактамаз (пневмококк, метициллин-резистентный стафилококк) (15).
 При этом наличие сухого кашля с постепенным нарастанием интенсивности и частоты, медленное развитие других симптомов заболевания и преобладание интерстициальных изменений на рентгенограмме заставляют задуматься о возможной этиологической роли С. trachomatis. Верификация хламидийной пневмонии определяет необходимость назначения современных макролидных антибиотиков (Вильпрафен солютаб и др.), так как использование эритромицина часто сопровождается развитием побочных эффектов. Терапию макролидами при этом (за исключением азитромицина) проводят в течение 14 дней (7, 13, 19).
При этом наличие сухого кашля с постепенным нарастанием интенсивности и частоты, медленное развитие других симптомов заболевания и преобладание интерстициальных изменений на рентгенограмме заставляют задуматься о возможной этиологической роли С. trachomatis. Верификация хламидийной пневмонии определяет необходимость назначения современных макролидных антибиотиков (Вильпрафен солютаб и др.), так как использование эритромицина часто сопровождается развитием побочных эффектов. Терапию макролидами при этом (за исключением азитромицина) проводят в течение 14 дней (7, 13, 19).
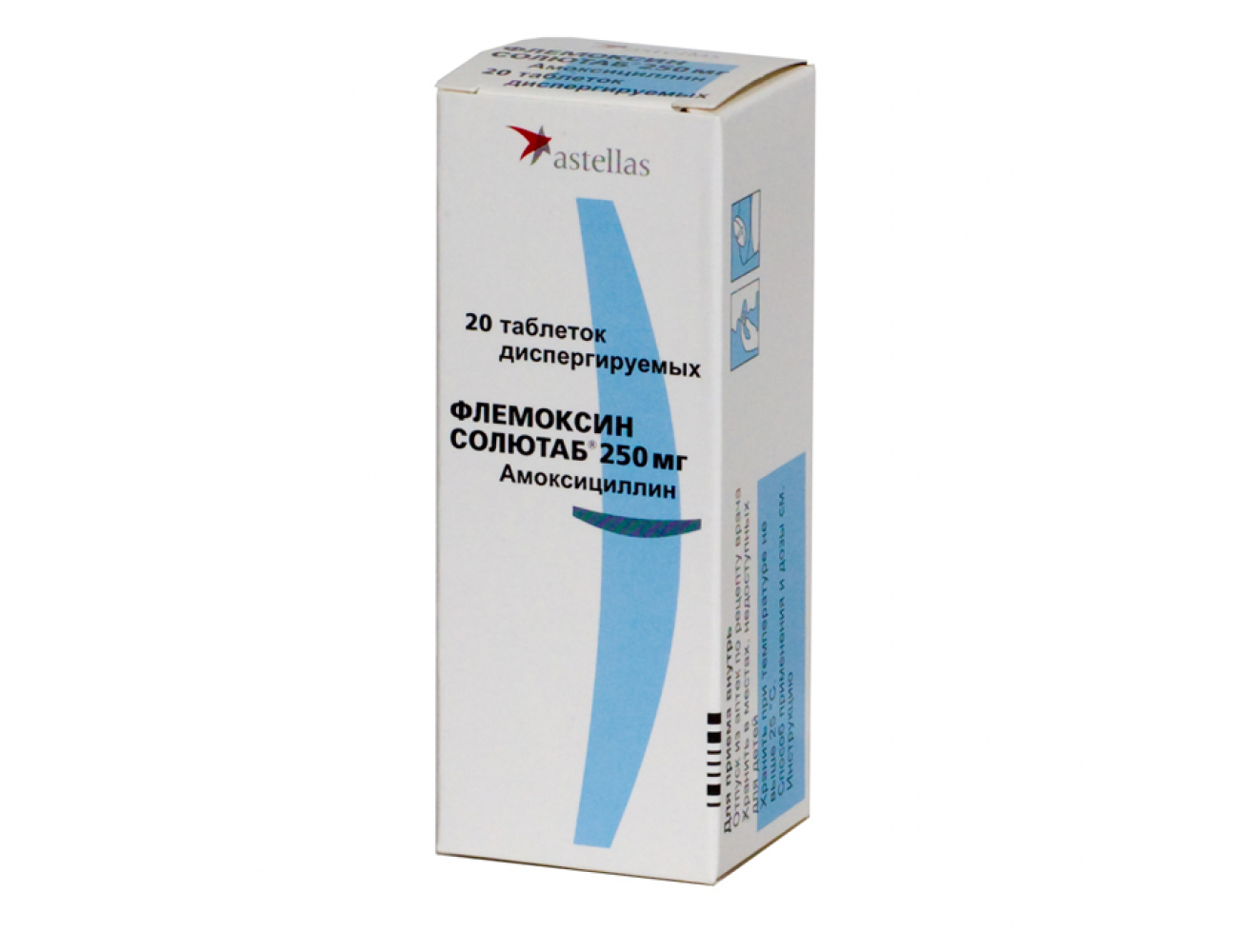
 При этом диспергиру-емые таблетки Флемоксин солютаб и Флемоклав солютаб в жидких средах распадаются на микросферы, каждая из которых имеет защитную оболочку. Защитная оболочка становится проницаемой только при воздействии бикарбонатов в кишечнике, определяя тем самым высвобождение активного действующего вещества в зоне максимального всасывания. Это повышает биодоступность препарата и снижает риск его побочных явлений. Благодаря этому при использовании диспергируемых форм амоксициллина (Флемоксин солютаб, Флемоклав солютаб) значительно реже отмечаются диспептические нарушения и развитие антибиотик-ассоциированной диареи.
При этом диспергиру-емые таблетки Флемоксин солютаб и Флемоклав солютаб в жидких средах распадаются на микросферы, каждая из которых имеет защитную оболочку. Защитная оболочка становится проницаемой только при воздействии бикарбонатов в кишечнике, определяя тем самым высвобождение активного действующего вещества в зоне максимального всасывания. Это повышает биодоступность препарата и снижает риск его побочных явлений. Благодаря этому при использовании диспергируемых форм амоксициллина (Флемоксин солютаб, Флемоклав солютаб) значительно реже отмечаются диспептические нарушения и развитие антибиотик-ассоциированной диареи.
 В этих случаях используются макролиды.
В этих случаях используются макролиды.
 При рационально проводимой антибактериальной терапии (своевременное назначение и адекватный выбор стартового антибиотика, строгое соблюдение рекомендуемого режима дозирования) улучшение состояния ребенка, как правило, отмечается уже на 2-3 день лечения. При этом ребенок становится более активным, у него улучшаются аппетит и самочувствие, а температура тела имеет тенденцию к нормализации. Если же в этот период положительная клиническая динамика отсутствует или отмечается ухудшение состояния, то следует проводить смену антибиотика. При этом если лечение начинали с амоксициллина, то решают следующие вопросы: возможно ли продолжать терапию другими бета-лактамными антибиотиками или же необходимо использовать макролиды. Если же детальный анализ эпидемиологических, клинико-анамнестических и рентгенологических данных не дает оснований считать этиологию пневмонии атипичной, то лечение можно продолжить ингибитор-защищенными аминопенициллинами (амоксициллин/клавуланат, ампициллин/сульбактам) или цефалоспоринами 2-3 поколения.
При рационально проводимой антибактериальной терапии (своевременное назначение и адекватный выбор стартового антибиотика, строгое соблюдение рекомендуемого режима дозирования) улучшение состояния ребенка, как правило, отмечается уже на 2-3 день лечения. При этом ребенок становится более активным, у него улучшаются аппетит и самочувствие, а температура тела имеет тенденцию к нормализации. Если же в этот период положительная клиническая динамика отсутствует или отмечается ухудшение состояния, то следует проводить смену антибиотика. При этом если лечение начинали с амоксициллина, то решают следующие вопросы: возможно ли продолжать терапию другими бета-лактамными антибиотиками или же необходимо использовать макролиды. Если же детальный анализ эпидемиологических, клинико-анамнестических и рентгенологических данных не дает оснований считать этиологию пневмонии атипичной, то лечение можно продолжить ингибитор-защищенными аминопенициллинами (амоксициллин/клавуланат, ампициллин/сульбактам) или цефалоспоринами 2-3 поколения. В тех случаях, когда стартовая терапия пневмонии проводилась макролидами и при этом не было отмечено клинического эффекта, вероятнее всего этиология заболевания не была связана с такими атипичными возбудителями, как хламидии и микоплазмы. В этих ситуациях также показана коррекция проводимой антибактериальной терапии. При этом макролиды необходимо заменить на бета-лактамные антибиотики.
В тех случаях, когда стартовая терапия пневмонии проводилась макролидами и при этом не было отмечено клинического эффекта, вероятнее всего этиология заболевания не была связана с такими атипичными возбудителями, как хламидии и микоплазмы. В этих ситуациях также показана коррекция проводимой антибактериальной терапии. При этом макролиды необходимо заменить на бета-лактамные антибиотики.
 Следует при этом обратить особое внимание на недопустимость раннего (на 3-5 день) прекращения терапии антибиотиками (кроме азитромицина), так как при этом не только не достигается полная эрадикация возбудителей, но и потенцируется развитие у них антибиотикорезистентности. В целом, продолжительность курса антибактериальной терапии при легких и среднетяжелых формах пневмонии, как правило, составляет 7-10 дней. Необходимо отметить, что при лечении пневмоний атипичной (хламидийной, микоплазменной) этиологии может быть оправдан 14-дневный курс терапии макролидами, за исключением тех случаев, когда используется азитромицин.
Следует при этом обратить особое внимание на недопустимость раннего (на 3-5 день) прекращения терапии антибиотиками (кроме азитромицина), так как при этом не только не достигается полная эрадикация возбудителей, но и потенцируется развитие у них антибиотикорезистентности. В целом, продолжительность курса антибактериальной терапии при легких и среднетяжелых формах пневмонии, как правило, составляет 7-10 дней. Необходимо отметить, что при лечении пневмоний атипичной (хламидийной, микоплазменной) этиологии может быть оправдан 14-дневный курс терапии макролидами, за исключением тех случаев, когда используется азитромицин.
 Антибиотики при этом должны назначаться в таких режимах дозирования, которые создают максимальные терапевтические концентрации. Так, амоксициллин/клавуланат при внутривенном введении используют в разовой дозе 30 мг/кг (по амоксициллину) с интервалом 6-8 часов. Цефотаксим и цефтазидим назначают в суточной дозе 100 мг/кг в 3-4 введения. В то же время особенности фармакокинетики таких цефалоспоринов 3 поколения, как цефтриаксон (75 мг/кг/сут.) и цефоперазон (100 мг/кг/сут.), позволяют использовать их соответственно 1 или 2 раза в сутки. Среди аминогликозидов, назначаемых в комбинации с защищенными аминопенициллинами или цефалоспоринами, наиболее часто используются гентамицин (суточная доза 3-5 мг/кг в 2-3 введения), амикацин (суточная доза 15 мг/кг в 2 введения) и нетилмицин (суточная доза 6-7,5 мг/кг в 2-3 введения). В последние годы имеются рекомендации по назначению аминогликозидов с интервалом в 24 часа – 1 раз в сутки как в неонатологической, так и в общей педиатрической практике.
Антибиотики при этом должны назначаться в таких режимах дозирования, которые создают максимальные терапевтические концентрации. Так, амоксициллин/клавуланат при внутривенном введении используют в разовой дозе 30 мг/кг (по амоксициллину) с интервалом 6-8 часов. Цефотаксим и цефтазидим назначают в суточной дозе 100 мг/кг в 3-4 введения. В то же время особенности фармакокинетики таких цефалоспоринов 3 поколения, как цефтриаксон (75 мг/кг/сут.) и цефоперазон (100 мг/кг/сут.), позволяют использовать их соответственно 1 или 2 раза в сутки. Среди аминогликозидов, назначаемых в комбинации с защищенными аминопенициллинами или цефалоспоринами, наиболее часто используются гентамицин (суточная доза 3-5 мг/кг в 2-3 введения), амикацин (суточная доза 15 мг/кг в 2 введения) и нетилмицин (суточная доза 6-7,5 мг/кг в 2-3 введения). В последние годы имеются рекомендации по назначению аминогликозидов с интервалом в 24 часа – 1 раз в сутки как в неонатологической, так и в общей педиатрической практике.
 Достижение терапевтического эффекта при этом позволяет выстроить рациональную тактику дальнейшего применения антибиотиков. Так, если лечение ребенка начинали с комбинации аминогликозид + b-лактамный антибиотик (защищенный аминопенициллин или цефалоспорин) и при этом была достигнута положительная клиническая динамика, то целесообразно продолжить терапию стартовыми препаратами. При этом бета-лактамные антибиотики применяют до 10-14 дней, в то время как использование аминогликозидов не должно превышать 5-7 дней в связи с высоким риском развития ото- и нефротоксических эффектов. Примером бета-лактамных антибиотиков для перорального приема является Флемоклав Солютаб.
Достижение терапевтического эффекта при этом позволяет выстроить рациональную тактику дальнейшего применения антибиотиков. Так, если лечение ребенка начинали с комбинации аминогликозид + b-лактамный антибиотик (защищенный аминопенициллин или цефалоспорин) и при этом была достигнута положительная клиническая динамика, то целесообразно продолжить терапию стартовыми препаратами. При этом бета-лактамные антибиотики применяют до 10-14 дней, в то время как использование аминогликозидов не должно превышать 5-7 дней в связи с высоким риском развития ото- и нефротоксических эффектов. Примером бета-лактамных антибиотиков для перорального приема является Флемоклав Солютаб.
 Коррекция антимикробной терапии при этом должна обязательно учитывать результаты бактериологического обследования, предварительные результаты которого, как правило, в этот период уже готовы. В тех же случаях, когда приходится проводить смену антимикробной терапии эмпирически, должны назначаться препараты резерва – антибиотики сверхширокого спектра действия – карбопенемы (имипенем, меропенем) или цефалоспорин 4 генерации (цефепим – 100 мг/кг/сут. в 3 введения). Имипенем назначается в суточной дозе 60 мг/кг, которая вводится в 4 приема. Суточная доза меропенема – 30-60 мг/кг в 3 введения.
Коррекция антимикробной терапии при этом должна обязательно учитывать результаты бактериологического обследования, предварительные результаты которого, как правило, в этот период уже готовы. В тех же случаях, когда приходится проводить смену антимикробной терапии эмпирически, должны назначаться препараты резерва – антибиотики сверхширокого спектра действия – карбопенемы (имипенем, меропенем) или цефалоспорин 4 генерации (цефепим – 100 мг/кг/сут. в 3 введения). Имипенем назначается в суточной дозе 60 мг/кг, которая вводится в 4 приема. Суточная доза меропенема – 30-60 мг/кг в 3 введения.
 Поэтому в подавляющем большинстве случаев ванкомицин используется в комбинации с карбопенемом или цефалоспрорином 3-4 поколения.
Поэтому в подавляющем большинстве случаев ванкомицин используется в комбинации с карбопенемом или цефалоспрорином 3-4 поколения.
 influenzae
influenzae При нарушении функции почек срок увеличивается до 8,5 часа.
При нарушении функции почек срок увеличивается до 8,5 часа.



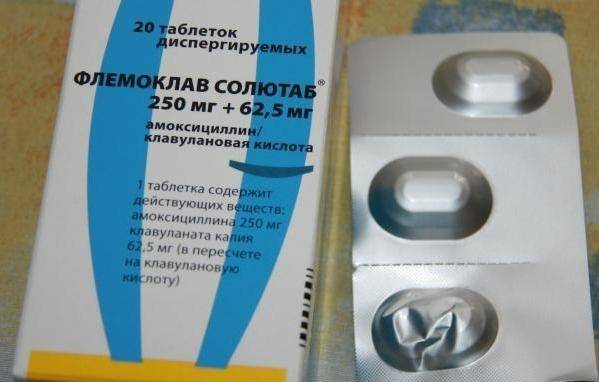 7/10 Средний рейтинг
7/10 Средний рейтинг Хотя эти обзоры могут быть полезны, они не заменяют опыт, знания и суждения практикующих врачей.
Хотя эти обзоры могут быть полезны, они не заменяют опыт, знания и суждения практикующих врачей.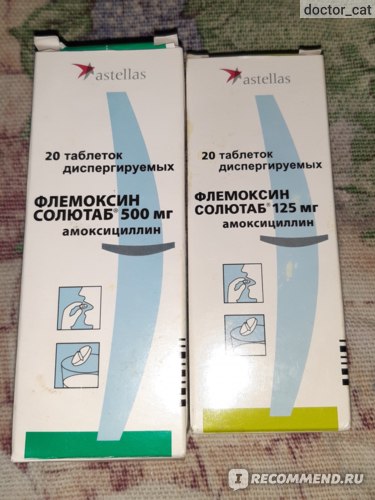 При достаточно широком спектре терапевтического действия этот факт является несомненным преимуществом препарата. Лишь у некоторых пациентов возникают аллергические реакции в виде высыпаний, кожного зуда.Редко наблюдается синдром Лайелла (при развитии симптомов препарат сразу отменяют). Побочные эффекты включают интерстициальный нефрит, иногда боль в животе, псевдомембранозный колит. Повышение концентрации креатинина в крови бывает крайне редко.
При достаточно широком спектре терапевтического действия этот факт является несомненным преимуществом препарата. Лишь у некоторых пациентов возникают аллергические реакции в виде высыпаний, кожного зуда.Редко наблюдается синдром Лайелла (при развитии симптомов препарат сразу отменяют). Побочные эффекты включают интерстициальный нефрит, иногда боль в животе, псевдомембранозный колит. Повышение концентрации креатинина в крови бывает крайне редко. Такие заболевания включают пиелонефрит, уретрит, урогенитальный микоплазмоз, бактериальный простатит, эндометрит, острый орхидный пидидит, цистит , эндоцервицит ;
Такие заболевания включают пиелонефрит, уретрит, урогенитальный микоплазмоз, бактериальный простатит, эндометрит, острый орхидный пидидит, цистит , эндоцервицит ; В этом случае женщинам назначают ежедневный (в течение пяти дней) прием по 200 мг. препарат, мужчины — 300 мг средства в течение четырех дней;
В этом случае женщинам назначают ежедневный (в течение пяти дней) прием по 200 мг. препарат, мужчины — 300 мг средства в течение четырех дней;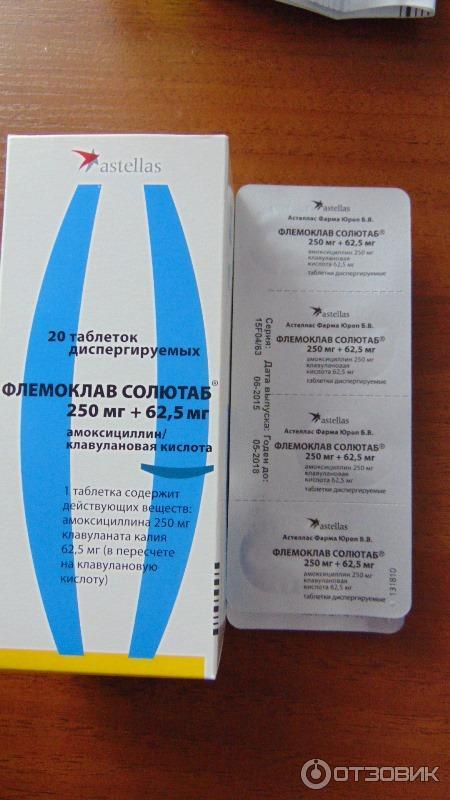
 Часто врачи назначают для лечения антибиотики. Но это не всегда оправдано. В большинстве случаев бронхит вызван вирусной инфекцией или аллергической реакцией. А антибиотики нужны для борьбы с бактериями или другими микроорганизмами. Необоснованное назначение таких препаратов может вызвать осложнения и навредить здоровью ребенка. Поэтому применять антибиотики детям с бронхитом следует только после проведения необходимых анализов и определения причины заболевания.
Часто врачи назначают для лечения антибиотики. Но это не всегда оправдано. В большинстве случаев бронхит вызван вирусной инфекцией или аллергической реакцией. А антибиотики нужны для борьбы с бактериями или другими микроорганизмами. Необоснованное назначение таких препаратов может вызвать осложнения и навредить здоровью ребенка. Поэтому применять антибиотики детям с бронхитом следует только после проведения необходимых анализов и определения причины заболевания.
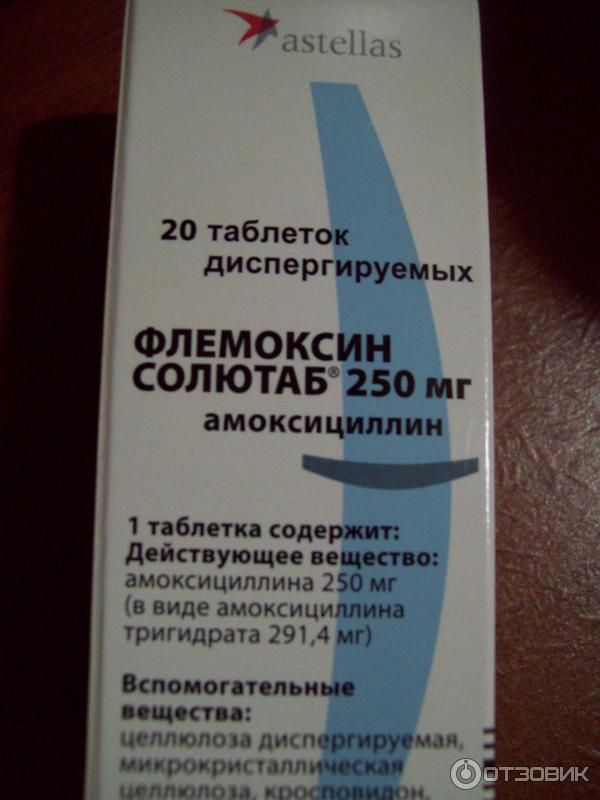 Бактерии могут развить устойчивость к антибиотику.
Бактерии могут развить устойчивость к антибиотику.
 Также они используются в комплексной терапии осложненного бронхита. Чаще всего детям назначают несколько препаратов.
Также они используются в комплексной терапии осложненного бронхита. Чаще всего детям назначают несколько препаратов.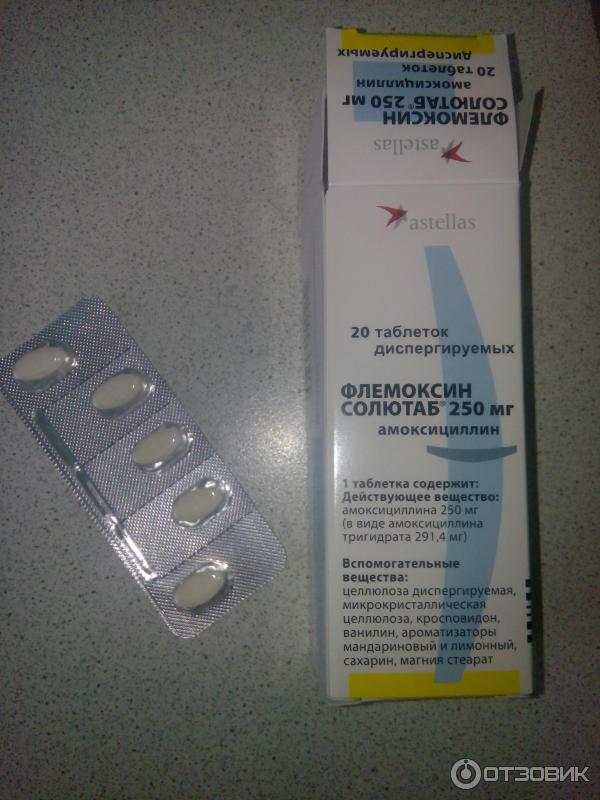 Кроме того, при таком обращении необходимо соблюдать несколько правил:
Кроме того, при таком обращении необходимо соблюдать несколько правил: Быстрая мутация вирусов, неблагоприятная экологическая обстановка, повышенный стрессовый фон — все это негативно сказывается на иммунитете.В результате вероятность осложнений возрастает в геометрической прогрессии. Без серьезной антибактериальной терапии в этом случае очень сложно обойтись. Грамотный выбор препарата для лечения помогает справиться с любым заболеванием. Одним из популярных антибиотиков у маленьких пациентов является «Цефалексин» (суспензия). Отзывы родителей об этом лекарстве только положительные. Он редко вызывает побочные эффекты.
Быстрая мутация вирусов, неблагоприятная экологическая обстановка, повышенный стрессовый фон — все это негативно сказывается на иммунитете.В результате вероятность осложнений возрастает в геометрической прогрессии. Без серьезной антибактериальной терапии в этом случае очень сложно обойтись. Грамотный выбор препарата для лечения помогает справиться с любым заболеванием. Одним из популярных антибиотиков у маленьких пациентов является «Цефалексин» (суспензия). Отзывы родителей об этом лекарстве только положительные. Он редко вызывает побочные эффекты. Несмотря на это, многие родители часто настаивают на том, чтобы врач назначил ребенку антибиотик. Почему? Скорее всего, такие препараты — единственные в своем роде, которые действительно помогают бороться с инфекцией.Врач может назначить лекарство только с учетом состояния пациента и спектра действия препарата. Суспензия «Цефалексин» обладает антибактериальными свойствами. Детям назначают при лечении респираторных заболеваний легкой и средней степени тяжести.
Несмотря на это, многие родители часто настаивают на том, чтобы врач назначил ребенку антибиотик. Почему? Скорее всего, такие препараты — единственные в своем роде, которые действительно помогают бороться с инфекцией.Врач может назначить лекарство только с учетом состояния пациента и спектра действия препарата. Суспензия «Цефалексин» обладает антибактериальными свойствами. Детям назначают при лечении респираторных заболеваний легкой и средней степени тяжести. В комплекте с препаратом есть мерная ложка объемом 5 мл.
В комплекте с препаратом есть мерная ложка объемом 5 мл. Суспензия равномерно распределяется по слизистой оболочке печени, почек, легких и бронхов. Выводится из организма вместе с мочой и желчью.
Суспензия равномерно распределяется по слизистой оболочке печени, почек, легких и бронхов. Выводится из организма вместе с мочой и желчью. Для этого проводятся кожные пробы. При малейших симптомах аллергии следует прекратить использование суспензии и обратиться за медицинской помощью.
Для этого проводятся кожные пробы. При малейших симптомах аллергии следует прекратить использование суспензии и обратиться за медицинской помощью.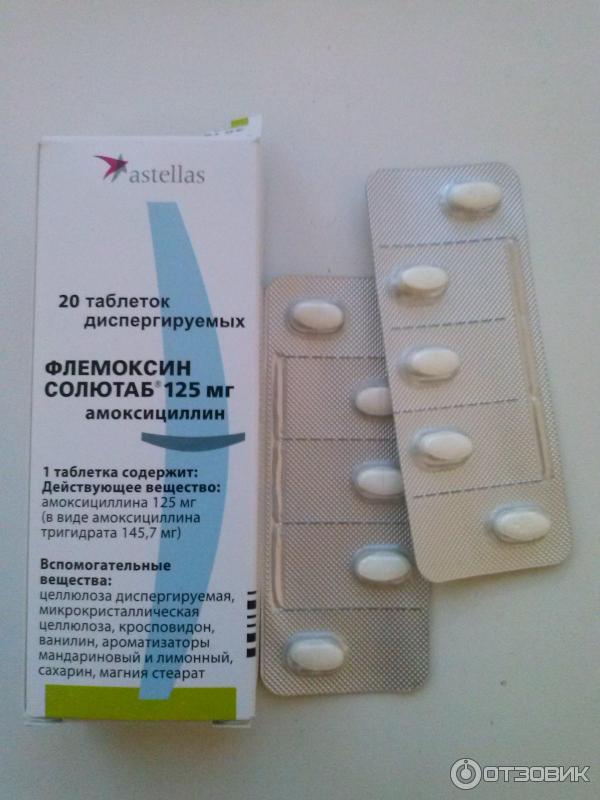 Благодаря подробной аннотации можно очень быстро приготовить лекарство. Вам просто нужно долить в бутылку кипяченую воду, пока риски не будут обозначены специально. После этого флакон можно закрыть и хорошенько встряхнуть. Лекарство готово к употреблению!
Благодаря подробной аннотации можно очень быстро приготовить лекарство. Вам просто нужно долить в бутылку кипяченую воду, пока риски не будут обозначены специально. После этого флакон можно закрыть и хорошенько встряхнуть. Лекарство готово к употреблению!
 Они проявляются в виде диареи и вздутия живота. В редких случаях у маленьких пациентов диагностируется колит. Это расстройство характеризуется ухудшением общего самочувствия, головокружением и тошнотой.
Они проявляются в виде диареи и вздутия живота. В редких случаях у маленьких пациентов диагностируется колит. Это расстройство характеризуется ухудшением общего самочувствия, головокружением и тошнотой.
 Родители отмечают, что его употребление способствует быстрому выздоровлению ребенка. Курс лечения — не более двух недель, но уже через 2-3 дня заметны первые результаты терапии.
Родители отмечают, что его употребление способствует быстрому выздоровлению ребенка. Курс лечения — не более двух недель, но уже через 2-3 дня заметны первые результаты терапии.
 pylori; клинические изоляты включали штамм с множественной лекарственной устойчивостью. Все протестированные штаммы были чувствительны к SQ109 с диапазонами МИК и МБК 6-10 мкМ и 50-60 мкМ соответственно. Кинетика гибели SQ109 зависела от концентрации и времени. SQ109 убивал H. pylori за 8-10 часов при 140 мкМ (2MBC) или за 4-6 часов при 200 мкМ (~ 3MBC).Важно отметить, что, хотя кинетика уничтожения была изменена, SQ109 сохранил сильную бактерицидную активность против H. pylori при низком pH. Кроме того, SQ109 продемонстрировал высокую термическую стабильность и был эффективен при уничтожении медленно растущих или статических бактерий. Фактически, предварительная обработка культур бактериостатической концентрацией хлорамфеникола (Cm) усиливала эффекты типичных бактериостатических концентраций SQ109 до уровня пятилогарифмического уничтожения бактерий. Молярное сравнение эффективности SQ109 по сравнению с метронидазолом (MTZ), амоксициллином (AMX), рифампицином (RIF) и кларитромицином (CLR), показало, что SQ109 превосходит MTZ, AMX и RIF, но не CLR.
pylori; клинические изоляты включали штамм с множественной лекарственной устойчивостью. Все протестированные штаммы были чувствительны к SQ109 с диапазонами МИК и МБК 6-10 мкМ и 50-60 мкМ соответственно. Кинетика гибели SQ109 зависела от концентрации и времени. SQ109 убивал H. pylori за 8-10 часов при 140 мкМ (2MBC) или за 4-6 часов при 200 мкМ (~ 3MBC).Важно отметить, что, хотя кинетика уничтожения была изменена, SQ109 сохранил сильную бактерицидную активность против H. pylori при низком pH. Кроме того, SQ109 продемонстрировал высокую термическую стабильность и был эффективен при уничтожении медленно растущих или статических бактерий. Фактически, предварительная обработка культур бактериостатической концентрацией хлорамфеникола (Cm) усиливала эффекты типичных бактериостатических концентраций SQ109 до уровня пятилогарифмического уничтожения бактерий. Молярное сравнение эффективности SQ109 по сравнению с метронидазолом (MTZ), амоксициллином (AMX), рифампицином (RIF) и кларитромицином (CLR), показало, что SQ109 превосходит MTZ, AMX и RIF, но не CLR. .Наконец, частота устойчивости к SQ109 была низкой, и исследования с помощью электронной микроскопии показали, что SQ109 взаимодействует с внутренней мембраной бактерий и цитоплазматическим содержимым. В совокупности наши данные in vitro демонстрируют, что SQ109 является эффективной монотерапией против чувствительных и мультирезистентных штаммов H. pylori и может быть полезен отдельно или в комбинации с другими антибиотиками для разработки в качестве нового класса антихеликобактерных препаратов.
.Наконец, частота устойчивости к SQ109 была низкой, и исследования с помощью электронной микроскопии показали, что SQ109 взаимодействует с внутренней мембраной бактерий и цитоплазматическим содержимым. В совокупности наши данные in vitro демонстрируют, что SQ109 является эффективной монотерапией против чувствительных и мультирезистентных штаммов H. pylori и может быть полезен отдельно или в комбинации с другими антибиотиками для разработки в качестве нового класса антихеликобактерных препаратов. по август 2008 г. по всей стране было собрано 148 изолятов инвазивного S. pneumoniae из крови, спинномозговой жидкости и других стерильных биологических жидкостей из 15 регионов.Для определения минимальных ингибирующих концентраций (МПК) пенициллина и других антибиотиков против этих изолятов использовали метод разбавления агаром. Для серотипирования S. pneumoniae использовали упрощенную шахматную систему и реакцию набухания капсулы. Мультилокусное типирование последовательностей (MLST) было использовано для определения генетического родства 53 штаммов серогруппы-19.
по август 2008 г. по всей стране было собрано 148 изолятов инвазивного S. pneumoniae из крови, спинномозговой жидкости и других стерильных биологических жидкостей из 15 регионов.Для определения минимальных ингибирующих концентраций (МПК) пенициллина и других антибиотиков против этих изолятов использовали метод разбавления агаром. Для серотипирования S. pneumoniae использовали упрощенную шахматную систему и реакцию набухания капсулы. Мультилокусное типирование последовательностей (MLST) было использовано для определения генетического родства 53 штаммов серогруппы-19. Щелочное озонирование и фотореагенты Фентона оказались наиболее многообещающими АОП с точки зрения скорости снижения ХПК (49-66%) и ТОС (42-52%), в то время как БПК5 изначально не разлагаемых микроорганизмами сточных вод мог быть только улучшено до значения 100 мг / л при обработке O3 / pH = 3] (БПК5 / ХПК, f = 0,08). Оценка скорости удаления ХПК и ТОС на применяемый активный окислитель (АОх) и окислитель (Ох) на молярной основе показала, что щелочное озонирование и, в частности, процессы Фентона с помощью УФ-света, обеспечивающие хорошие выходы окисления (удаление 1-2 моль ХПК и ТОС на AOx и Ox) намного превосходили другие изученные АОП.Отдельные экспериментальные исследования, проведенные с тригидратом амоксициллина, активного вещества пенициллина, показали, что водное антибиотическое вещество может быть полностью удалено через 40 мин ускоренного окисления с применением фотореагента Фентона (pH = 3; молярное соотношение Fe (2 +): h3O2 = 1:20) и щелочное озонирование (при pH = 11,5) соответственно.
Щелочное озонирование и фотореагенты Фентона оказались наиболее многообещающими АОП с точки зрения скорости снижения ХПК (49-66%) и ТОС (42-52%), в то время как БПК5 изначально не разлагаемых микроорганизмами сточных вод мог быть только улучшено до значения 100 мг / л при обработке O3 / pH = 3] (БПК5 / ХПК, f = 0,08). Оценка скорости удаления ХПК и ТОС на применяемый активный окислитель (АОх) и окислитель (Ох) на молярной основе показала, что щелочное озонирование и, в частности, процессы Фентона с помощью УФ-света, обеспечивающие хорошие выходы окисления (удаление 1-2 моль ХПК и ТОС на AOx и Ox) намного превосходили другие изученные АОП.Отдельные экспериментальные исследования, проведенные с тригидратом амоксициллина, активного вещества пенициллина, показали, что водное антибиотическое вещество может быть полностью удалено через 40 мин ускоренного окисления с применением фотореагента Фентона (pH = 3; молярное соотношение Fe (2 +): h3O2 = 1:20) и щелочное озонирование (при pH = 11,5) соответственно.
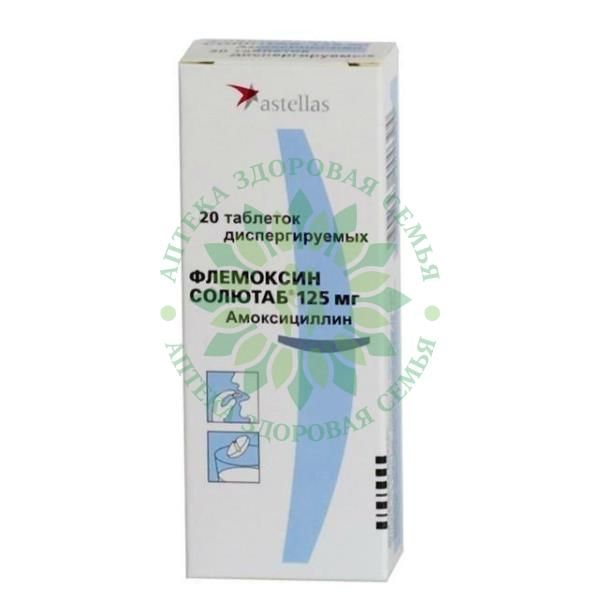 (обзоры клинических данных периодически обновляются; пожалуйста, посетите наш веб-сайт для получения самой последней версии этого обзора).Мы включили предупреждения о вреде от соответствующих организаций, таких как Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) и Агентство по регулированию лекарственных средств и медицинских товаров Великобритании (MHRA).
(обзоры клинических данных периодически обновляются; пожалуйста, посетите наш веб-сайт для получения самой последней версии этого обзора).Мы включили предупреждения о вреде от соответствующих организаций, таких как Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) и Агентство по регулированию лекарственных средств и медицинских товаров Великобритании (MHRA). Также мы расскажем, есть ли у этого лекарства противопоказания и побочные эффекты, в каких формах он поступает в продажу, каким составом и свойствами обладает, какова его стоимость и так далее.
Также мы расскажем, есть ли у этого лекарства противопоказания и побочные эффекты, в каких формах он поступает в продажу, каким составом и свойствами обладает, какова его стоимость и так далее. В картонной пачке лекарственного средства может быть 5 или 10 таблеток.
В картонной пачке лекарственного средства может быть 5 или 10 таблеток. Он действует бактерицидно, нарушая синтез стенок бактериальных клеток.У препарата достаточно широкий спектр действия. Нельзя не сказать, что он устойчив к воздействию многих бета-лактамаз.
Он действует бактерицидно, нарушая синтез стенок бактериальных клеток.У препарата достаточно широкий спектр действия. Нельзя не сказать, что он устойчив к воздействию многих бета-лактамаз. Д.
Д. К ним относятся послеоперационная инфекция грудной клетки, абсцесс легких (или скопление гноя в легочной ткани), инфицированные бронхоэктазы (то есть необратимое расширение части бронха), бактериальная пневмония и хронический / острый бронхит.
К ним относятся послеоперационная инфекция грудной клетки, абсцесс легких (или скопление гноя в легочной ткани), инфицированные бронхоэктазы (то есть необратимое расширение части бронха), бактериальная пневмония и хронический / острый бронхит.
 Но это только в том случае, если они были вызваны чувствительными к препарату бактериями. Если эффекта от препарата не наблюдается, следует обратиться к врачу и повторно пройти медицинское обследование.
Но это только в том случае, если они были вызваны чувствительными к препарату бактериями. Если эффекта от препарата не наблюдается, следует обратиться к врачу и повторно пройти медицинское обследование.
 Если у пациента более тяжелые формы заболевания, то разовую дозу увеличивают вдвое.
Если у пациента более тяжелые формы заболевания, то разовую дозу увеличивают вдвое. По мнению специалистов, это следствие бактерицидного действия препарата на возбудителя — спирохеты Borrelia burgdorferi. Чтобы пациент самопроизвольно не перестал принимать лекарство, врач должен объяснить ему, что это довольно частое и частое последствие лечения болезни Лайма антибиотиками. Через определенный промежуток времени проходит само.
По мнению специалистов, это следствие бактерицидного действия препарата на возбудителя — спирохеты Borrelia burgdorferi. Чтобы пациент самопроизвольно не перестал принимать лекарство, врач должен объяснить ему, что это довольно частое и частое последствие лечения болезни Лайма антибиотиками. Через определенный промежуток времени проходит само. Но следует учитывать несколько факторов. Например, одновременное введение препарата цефуроксима и такого препарата, как Пробенецид, может привести к увеличению AUC первого на 50%.
Но следует учитывать несколько факторов. Например, одновременное введение препарата цефуроксима и такого препарата, как Пробенецид, может привести к увеличению AUC первого на 50%.














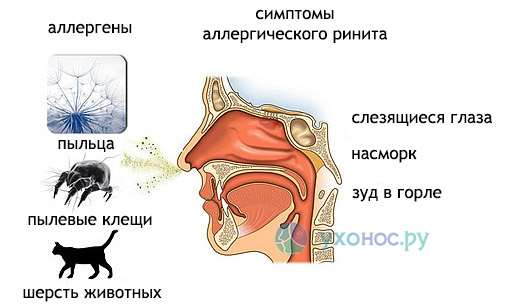
 Травмы. При травматическом повреждении носа выделения содержат примесь крови. Если из носа течет вода после черепно-мозговой травмы, возможно это ликворея — выделение мозговой жидкости, возникшее при нарушении целостности мозговых оболочек.
Травмы. При травматическом повреждении носа выделения содержат примесь крови. Если из носа течет вода после черепно-мозговой травмы, возможно это ликворея — выделение мозговой жидкости, возникшее при нарушении целостности мозговых оболочек.
 Бактериальный ринит — заболевание носоглотки бактериального генеза. Микробы, поражая слизистую носа, вызывают ее отек и воспаление, нарушается носовое дыхание, возникают обильные и густые выделения. Их появление обусловлено выходом жидкости из сосудов и усилением функции слизистых желез. Отличительным признаком бактериального насморка является выделение гнойной желтовато-зеленоватой жидкости, содержащей лейкоциты и погибшие бактерии.
Бактериальный ринит — заболевание носоглотки бактериального генеза. Микробы, поражая слизистую носа, вызывают ее отек и воспаление, нарушается носовое дыхание, возникают обильные и густые выделения. Их появление обусловлено выходом жидкости из сосудов и усилением функции слизистых желез. Отличительным признаком бактериального насморка является выделение гнойной желтовато-зеленоватой жидкости, содержащей лейкоциты и погибшие бактерии.
 Антибактериальные спреи «Полидекса», «Софрадекс», «Изофра»,
Антибактериальные спреи «Полидекса», «Софрадекс», «Изофра»,
 Водные процедуры. Гидромассаж пазух носа способствует выведению скопившейся слизи наружу.
Водные процедуры. Гидромассаж пазух носа способствует выведению скопившейся слизи наружу. Как правило, жидкие и прозрачные выделения из носовой полости считаются неопасными. Кратковременная гиперсекреция слизи возникает по причине проникновения в респираторный тракт пыли, испарений бытовой химии, шерсти животных и т.д. Инородные объекты раздражают слизистую оболочку носоглотки, в которой находится большое количество одноклеточных желез. Именно они начинают продуцировать слизь, чтобы ускорить процесс выведения раздражающих агентов из дыхательных путей.
Как правило, жидкие и прозрачные выделения из носовой полости считаются неопасными. Кратковременная гиперсекреция слизи возникает по причине проникновения в респираторный тракт пыли, испарений бытовой химии, шерсти животных и т.д. Инородные объекты раздражают слизистую оболочку носоглотки, в которой находится большое количество одноклеточных желез. Именно они начинают продуцировать слизь, чтобы ускорить процесс выведения раздражающих агентов из дыхательных путей.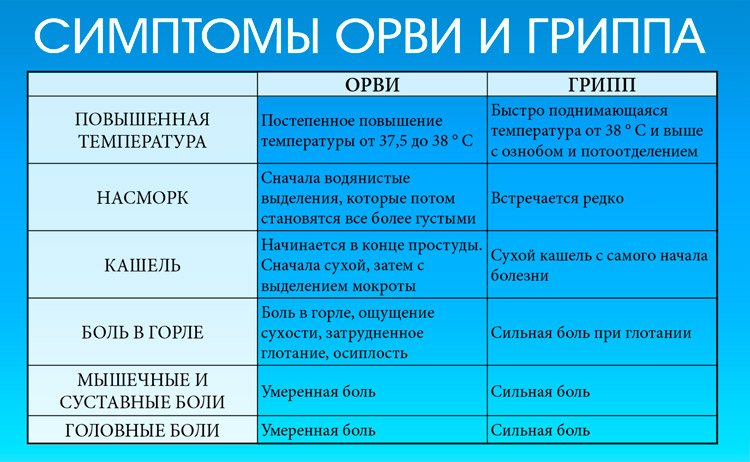
 болезненность при пальпации щек;
болезненность при пальпации щек; вода из носа:
вода из носа: Тем более что причиной водяных выделений может быть не только ОРЗ и аллергия, но еще и черепно-мозговая травма. И возникшая вследствие нее ликвория. При этом заболевании не только из носа капает вода, но и из ушей, а выделяемая вода — не что иное, как спинномозговая жидкость. В любом случае необходима консультация врача.
Тем более что причиной водяных выделений может быть не только ОРЗ и аллергия, но еще и черепно-мозговая травма. И возникшая вследствие нее ликвория. При этом заболевании не только из носа капает вода, но и из ушей, а выделяемая вода — не что иное, как спинномозговая жидкость. В любом случае необходима консультация врача. Причиной возникновения соплей обычно является простуда. От типа насморка будет зависеть метод лечения, который назначит врач. При первых же симптомах следует начать промывания носовой полости в домашних условиях. Промывать можно настойкой ромашки и морской водой. Это поможет удалению из носа болезнетворных бактерий. Необходимо тщательно выбирать капли для носа, отталкиваясь от причин появления насморка.
Причиной возникновения соплей обычно является простуда. От типа насморка будет зависеть метод лечения, который назначит врач. При первых же симптомах следует начать промывания носовой полости в домашних условиях. Промывать можно настойкой ромашки и морской водой. Это поможет удалению из носа болезнетворных бактерий. Необходимо тщательно выбирать капли для носа, отталкиваясь от причин появления насморка.


 Раздражители, присутствующие в воздухе – табачный дым, парфюм, пыль, смог, запах краски, выхлопные газы.
Раздражители, присутствующие в воздухе – табачный дым, парфюм, пыль, смог, запах краски, выхлопные газы. При гайморите жидкие сопли быстро трансформируются в густой секрет и приобретают желтый, а потом зеленый цвет. Патология сопровождается головной болью, болезненными ощущениями и чувством распирания в пазухах носа, лихорадкой, снижением обоняния. В тяжелых случаях при гайморите сопли могут приобретать коричневый оттенок. Это связано с повреждением мелких сосудов, кровоснабжающих воспаленную слизистую оболочку носа. Кровь, перемешиваясь с экссудатом, придает ему коричневый цвет. Любой синусит считается опасным заболеванием, требующим срочного обращения к врачу.
При гайморите жидкие сопли быстро трансформируются в густой секрет и приобретают желтый, а потом зеленый цвет. Патология сопровождается головной болью, болезненными ощущениями и чувством распирания в пазухах носа, лихорадкой, снижением обоняния. В тяжелых случаях при гайморите сопли могут приобретать коричневый оттенок. Это связано с повреждением мелких сосудов, кровоснабжающих воспаленную слизистую оболочку носа. Кровь, перемешиваясь с экссудатом, придает ему коричневый цвет. Любой синусит считается опасным заболеванием, требующим срочного обращения к врачу.

 Нос закапывают настоем лаврового листа, разбавленный соком алоэ, свеклы, моркови, лука.
Нос закапывают настоем лаврового листа, разбавленный соком алоэ, свеклы, моркови, лука.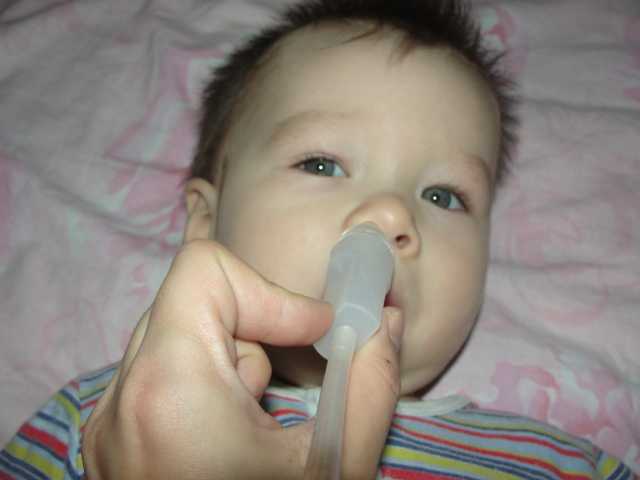 «
« А как эта слизь в таком случае должна двигаться вверх-вниз? Почаще переворачивайте грудничка, не забывайте про проветривание комнаты, про прогулки на свежем воздухе.
А как эта слизь в таком случае должна двигаться вверх-вниз? Почаще переворачивайте грудничка, не забывайте про проветривание комнаты, про прогулки на свежем воздухе.
 Она расположена на одной линии с глоткой, т.к. малыш большую часть времени лежит, то слизь из носоглотки, а вместе с ней и бактерии, легко попадает в ушки. Поэтому отиты у малышей часто сопровождают ринит.
Она расположена на одной линии с глоткой, т.к. малыш большую часть времени лежит, то слизь из носоглотки, а вместе с ней и бактерии, легко попадает в ушки. Поэтому отиты у малышей часто сопровождают ринит.

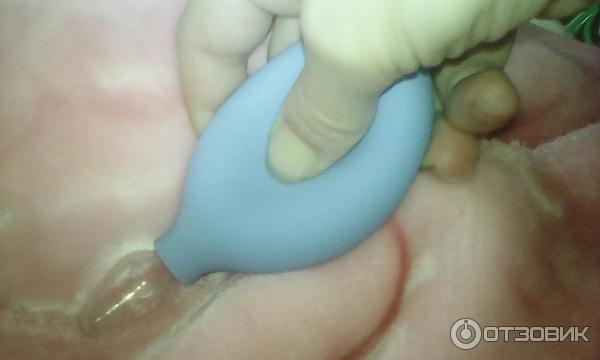


 Фармацевт делится советами о том, что необходимо предпринять в случае кашля и насморка у младенца, как предотвратить эти заболевания и каких ошибок при этом стоит избегать.
Фармацевт делится советами о том, что необходимо предпринять в случае кашля и насморка у младенца, как предотвратить эти заболевания и каких ошибок при этом стоит избегать. Альтернативой может быть молочная смесь», — говорит Хирвлаан. «Большинство препаратов от насморка и кашля предусмотрены для применения начиная с возраста 1 года и старше. Но все же есть возможности по смягчению насморка и кашля и у младенцев», — поясняет она и приводит примеры.
Альтернативой может быть молочная смесь», — говорит Хирвлаан. «Большинство препаратов от насморка и кашля предусмотрены для применения начиная с возраста 1 года и старше. Но все же есть возможности по смягчению насморка и кашля и у младенцев», — поясняет она и приводит примеры.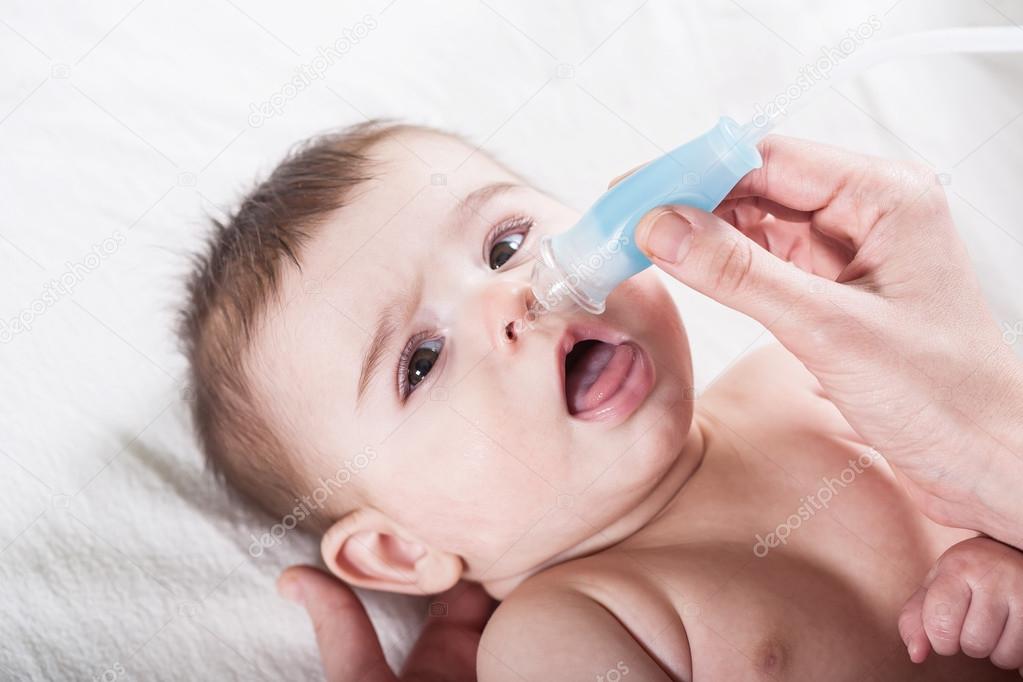
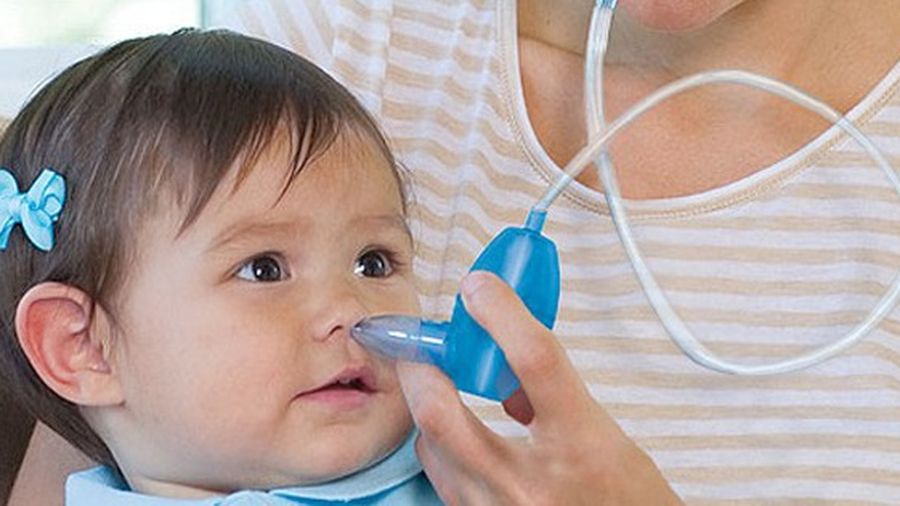 «Начиная со второго года жизни можно приобретать в розничной продаже ароматические пластыри, которые можно наклеивать на одежду ребенка при насморке или кашле».
«Начиная со второго года жизни можно приобретать в розничной продаже ароматические пластыри, которые можно наклеивать на одежду ребенка при насморке или кашле». «Слизистая становится сухой, что приводит к образованию корочек в носу младенца».
«Слизистая становится сухой, что приводит к образованию корочек в носу младенца».

 Глубоко это делать запрещено, можно повредить капилляры, что вызовет боль и кровотечение.
Глубоко это делать запрещено, можно повредить капилляры, что вызовет боль и кровотечение.
 При отсасывании младенец не ощущает дискомфорт, поэтому не плачет. Прибор изготавливается в виде спринцовки и подсоединенных трубочек. Одну из них вставляют в носик, с помощью другой мама высасывает сопли.
При отсасывании младенец не ощущает дискомфорт, поэтому не плачет. Прибор изготавливается в виде спринцовки и подсоединенных трубочек. Одну из них вставляют в носик, с помощью другой мама высасывает сопли.
 Его мощность должна соответствовать квадратуре комнаты, где постоянно находится малыш. Содержимое фильтра постоянно чистят, чтобы не развились патогенные бактерии.
Его мощность должна соответствовать квадратуре комнаты, где постоянно находится малыш. Содержимое фильтра постоянно чистят, чтобы не развились патогенные бактерии.
 И если с насморком у старших детей все более понятно, то, каковы причины появления насморка у грудничков, насколько он опасен, и что делать с данным недугом, волнует практически каждого родителя.
И если с насморком у старших детей все более понятно, то, каковы причины появления насморка у грудничков, насколько он опасен, и что делать с данным недугом, волнует практически каждого родителя.
 Зная об этом, становится понятно, что применение капель для носа не только не лечит кроху, но и минимизирует защитные функции организма, заложенные самой природой.
Зная об этом, становится понятно, что применение капель для носа не только не лечит кроху, но и минимизирует защитные функции организма, заложенные самой природой.


 Чаще всего на них есть специальные ограничители, не допускающие слишком глубокого введения. Чтобы исключить пересушивание слизистой, процедуру повторяют не более трех раз за сутки. Рекомендуется очищать носовые проходы перед сном или кормлением, так малышу будет комфортнее.
Чаще всего на них есть специальные ограничители, не допускающие слишком глубокого введения. Чтобы исключить пересушивание слизистой, процедуру повторяют не более трех раз за сутки. Рекомендуется очищать носовые проходы перед сном или кормлением, так малышу будет комфортнее. Чтобы удалить густую слизь, нос предварительного подготавливают: закапывают пару капель солевого раствора (например, Квикс или Аква Марис), который в течение 3 – 5 минут эффективно разжижает сопли и снимает воспаление. Допустимо приготовить физиологический раствор самостоятельно, но важно соблюдать концентрацию, схожую со слезной жидкостью, в противном случае возможен ожог.
Чтобы удалить густую слизь, нос предварительного подготавливают: закапывают пару капель солевого раствора (например, Квикс или Аква Марис), который в течение 3 – 5 минут эффективно разжижает сопли и снимает воспаление. Допустимо приготовить физиологический раствор самостоятельно, но важно соблюдать концентрацию, схожую со слезной жидкостью, в противном случае возможен ожог. Недостаток спринцовки в том, что она не всегда бывает эффективна. Если с жидкими выделениями она справится легко, то сухие корочки или густую слизь она не удалит.
Недостаток спринцовки в том, что она не всегда бывает эффективна. Если с жидкими выделениями она справится легко, то сухие корочки или густую слизь она не удалит. При максимальной мощности прибор мягко и эффективно отсасывает слизь, вся процедура займет не более 3 минут.
При максимальной мощности прибор мягко и эффективно отсасывает слизь, вся процедура займет не более 3 минут.

 Существует несколько видов такой патологии и причин ее появления. В зависимости от того что спровоцировало нарушение здоровья, лечение проводится медикаментозно или при помощи хирургического вмешательства. Заниматься самолечением при данной патологии крайне опасно, так как это легко может спровоцировать тяжелые осложнения заболевания и даже стать причиной летального исхода. Обратиться за помощью специалиста требуется сразу же, как только возникают первые симптомы нарушения состояния ребенка.
Существует несколько видов такой патологии и причин ее появления. В зависимости от того что спровоцировало нарушение здоровья, лечение проводится медикаментозно или при помощи хирургического вмешательства. Заниматься самолечением при данной патологии крайне опасно, так как это легко может спровоцировать тяжелые осложнения заболевания и даже стать причиной летального исхода. Обратиться за помощью специалиста требуется сразу же, как только возникают первые симптомы нарушения состояния ребенка.
 При таком заболевании ребенка мучают особенно сильные головные боли и невыносимое чувство давления и распирания в области лба;
При таком заболевании ребенка мучают особенно сильные головные боли и невыносимое чувство давления и распирания в области лба;
 У детей данное заболевание развивается достаточно редко и вызывает сильную боль в шее, ушах и макушке. Самочувствие больного серьезно ухудшается;
У детей данное заболевание развивается достаточно редко и вызывает сильную боль в шее, ушах и макушке. Самочувствие больного серьезно ухудшается;

 Если по какой-то причине ребенок не получил лечения до момента развития осложнений, то, в зависимости от того какие из них имеют место, прогноз будет от неблагоприятного до плохого. Особенно опасны внутричерепные последствия гнойных выделений из носа. Они приводят к тяжелым поражениям головного мозга, которые становятся причиной нарушений в развитии ребенка, а иногда оказываются несовместимыми с жизнью.
Если по какой-то причине ребенок не получил лечения до момента развития осложнений, то, в зависимости от того какие из них имеют место, прогноз будет от неблагоприятного до плохого. Особенно опасны внутричерепные последствия гнойных выделений из носа. Они приводят к тяжелым поражениям головного мозга, которые становятся причиной нарушений в развитии ребенка, а иногда оказываются несовместимыми с жизнью.
 Защищает малыша от болезни также и правильный образ жизни.
Защищает малыша от болезни также и правильный образ жизни.

 При простуде у ребенка будет течь из носа и появится прозрачная или окрашенная слизистая, и он будет кашлять, как и все мы при простуде.
При простуде у ребенка будет течь из носа и появится прозрачная или окрашенная слизистая, и он будет кашлять, как и все мы при простуде. Лихорадка определяется как температура выше 100,4 градуса. Это означает, что если у вашего ребенка насморк и высокая температура, это нормально для простуды. Если температура остается низкой, она не должна длиться более одного-двух дней.
Лихорадка определяется как температура выше 100,4 градуса. Это означает, что если у вашего ребенка насморк и высокая температура, это нормально для простуды. Если температура остается низкой, она не должна длиться более одного-двух дней. дышать.» Это называется «работа дыхания», и это признак затрудненного дыхания.
дышать.» Это называется «работа дыхания», и это признак затрудненного дыхания. нос. Вам понадобится шприц для назальной луковицы или устройство для аспирации и флакон с физиологическими каплями для носа. Всегда используйте несколько капель (а не спрей) физиологического раствора перед отсасыванием — это помогает разжижить и разжижать слизь, облегчая ее удаление и предотвращая раздражение.Если капли физиологического раствора заставляют вашего ребенка чихать, значит, ваша работа сделана! В противном случае отожмите шприц с назальной грушей от ребенка, затем поместите наконечник прямо у входа в ноздрю ребенка (не вставляйте его в ноздрю) и отпустите грушу. Слизь, разжиженная каплями физраствора, будет отсасываться путем всасывания, освобождая ребенка от заложенности носа. Повторите для другой ноздри.
нос. Вам понадобится шприц для назальной луковицы или устройство для аспирации и флакон с физиологическими каплями для носа. Всегда используйте несколько капель (а не спрей) физиологического раствора перед отсасыванием — это помогает разжижить и разжижать слизь, облегчая ее удаление и предотвращая раздражение.Если капли физиологического раствора заставляют вашего ребенка чихать, значит, ваша работа сделана! В противном случае отожмите шприц с назальной грушей от ребенка, затем поместите наконечник прямо у входа в ноздрю ребенка (не вставляйте его в ноздрю) и отпустите грушу. Слизь, разжиженная каплями физраствора, будет отсасываться путем всасывания, освобождая ребенка от заложенности носа. Повторите для другой ноздри.  Если ваш ребенок может есть или сосать ртом и легко дышать через нос, лучше оставить его нос в покое.
Если ваш ребенок может есть или сосать ртом и легко дышать через нос, лучше оставить его нос в покое.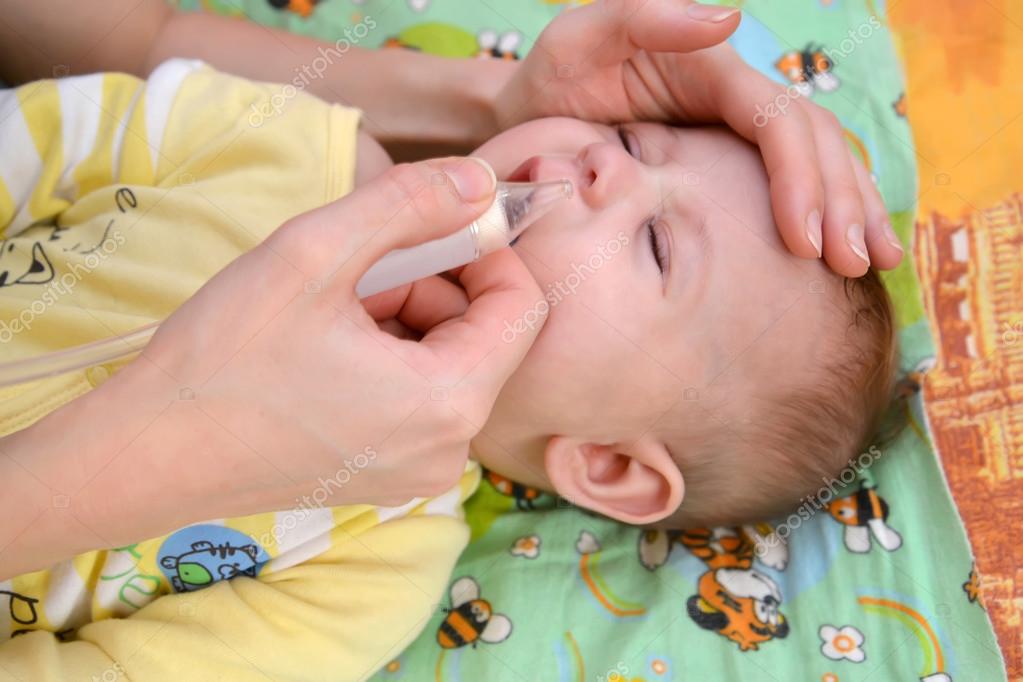 Если у вас есть ребенок, страдающий от заложенности носа, попробуйте использовать увлажнитель с прохладным туманом в комнате, где спит ваш ребенок. Это поможет удержать выделение из носа свободным, а также предотвратит другие виды ночного бодрствования, связанные с сухим воздухом.
Если у вас есть ребенок, страдающий от заложенности носа, попробуйте использовать увлажнитель с прохладным туманом в комнате, где спит ваш ребенок. Это поможет удержать выделение из носа свободным, а также предотвратит другие виды ночного бодрствования, связанные с сухим воздухом.
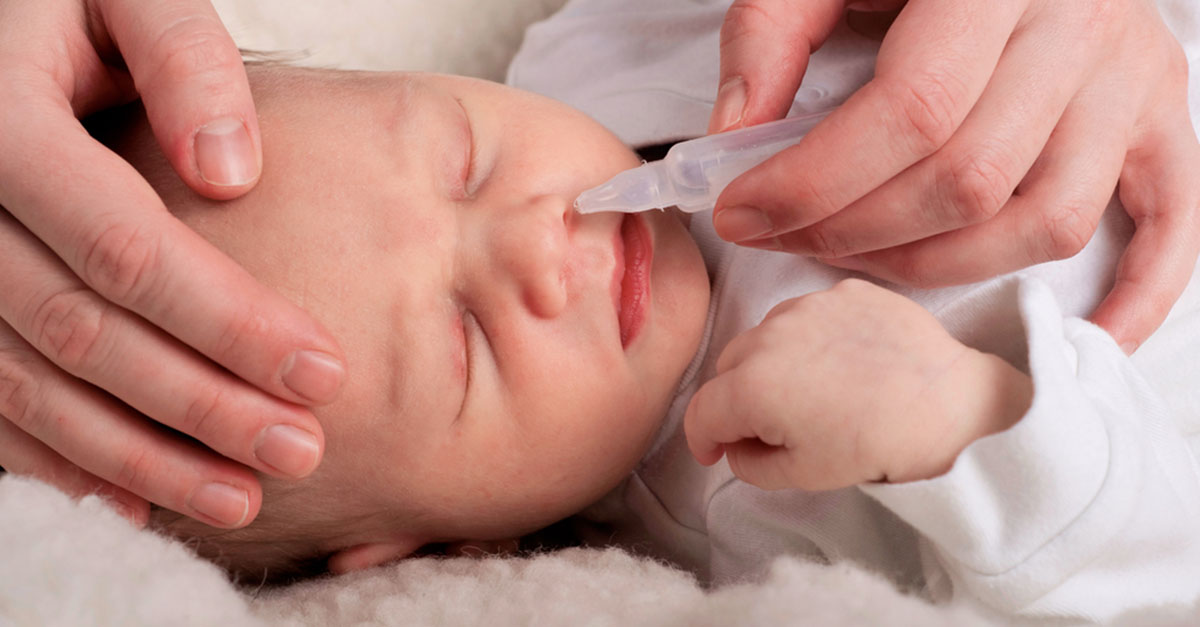 Это тоже требует посещения отделения неотложной помощи или вашего педиатра. Не пытайтесь самостоятельно удалить из носа ребенка только слизь.
Это тоже требует посещения отделения неотложной помощи или вашего педиатра. Не пытайтесь самостоятельно удалить из носа ребенка только слизь.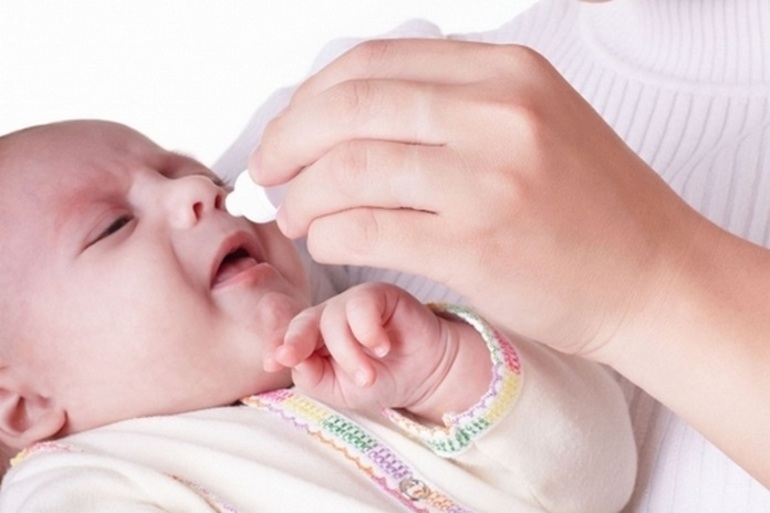

 Симптомы различаются в зависимости от того, где возникает заложенность.
Симптомы различаются в зависимости от того, где возникает заложенность.
 Заложенность носа является наиболее распространенной. У ребенка может звучать заложенность носа, например, от вдыхания сухого воздуха, но на самом деле он не болен.
Заложенность носа является наиболее распространенной. У ребенка может звучать заложенность носа, например, от вдыхания сухого воздуха, но на самом деле он не болен. Если болезнь является причиной заложенности носа, лица, осуществляющие уход, могут помочь справиться с симптомами заложенности, ожидая, пока болезнь пройдет.
Если болезнь является причиной заложенности носа, лица, осуществляющие уход, могут помочь справиться с симптомами заложенности, ожидая, пока болезнь пройдет.
 Поговорите с ними о том, что делать, если это происходит в нерабочее время, в том числе о том, чтобы доставить ребенка в отделение неотложной помощи или центр неотложной помощи.
Поговорите с ними о том, что делать, если это происходит в нерабочее время, в том числе о том, чтобы доставить ребенка в отделение неотложной помощи или центр неотложной помощи.

 Устройства для отсасывания могут быть находкой, но их следует использовать не чаще нескольких раз в день, при этом солевые капли помогают разжижать слизь. Если у ребенка появляются признаки раздражения, следует отказаться от отсасывания, чтобы не повредить носовые ходы.«Вы не хотите чрезмерного всасывания: это фактически говорит организму создавать больше соплей», — говорит Сара Стэмпфли, помощник медсестры в отделении интенсивной терапии детской больницы Рэндалла в Портленде, штат Орегон. «Сопли у нас появляются из-за того, что они выделяют вирус или бактерии, поэтому чем больше вы будете сосать козявки, тем больше они будут производить».
Устройства для отсасывания могут быть находкой, но их следует использовать не чаще нескольких раз в день, при этом солевые капли помогают разжижать слизь. Если у ребенка появляются признаки раздражения, следует отказаться от отсасывания, чтобы не повредить носовые ходы.«Вы не хотите чрезмерного всасывания: это фактически говорит организму создавать больше соплей», — говорит Сара Стэмпфли, помощник медсестры в отделении интенсивной терапии детской больницы Рэндалла в Портленде, штат Орегон. «Сопли у нас появляются из-за того, что они выделяют вирус или бактерии, поэтому чем больше вы будете сосать козявки, тем больше они будут производить». «Если они смогут избавиться от соплей сами, вам не нужно их отсасывать, чтобы избавиться от соплей ».
«Если они смогут избавиться от соплей сами, вам не нужно их отсасывать, чтобы избавиться от соплей ».:max_bytes(150000):strip_icc()/GettyImages-959191571-59be3f3803f402001053882d.jpg) И хотя в значительной степени было опровергнуто, что цвет соплей и козявок может указывать на то, что именно не так с ребенком, экстремальные — и чрезвычайно грубые — цвета указывают на какую-то инфекцию, и следует обратиться за медицинской помощью, особенно если ребенок рвота, рвота, удушье или бессонница.
И хотя в значительной степени было опровергнуто, что цвет соплей и козявок может указывать на то, что именно не так с ребенком, экстремальные — и чрезвычайно грубые — цвета указывают на какую-то инфекцию, и следует обратиться за медицинской помощью, особенно если ребенок рвота, рвота, удушье или бессонница.

 Мы производим его везде — от носа до кишечника и половых органов. Он делает вещи скользкими, помогает телу расти и жизненно важен для нашей безопасности.
Мы производим его везде — от носа до кишечника и половых органов. Он делает вещи скользкими, помогает телу расти и жизненно важен для нашей безопасности.
 Это неправда. Молоко немного меняет консистенцию слизистой задней стенки глотки, что дает ощущение, что вокруг есть больше, но исследования показали, что лишнего не происходит.
Это неправда. Молоко немного меняет консистенцию слизистой задней стенки глотки, что дает ощущение, что вокруг есть больше, но исследования показали, что лишнего не происходит. 
 Любому ребенку, который, кажется, становится все более несчастным, вялым или расстроенным, необходимо пристальное внимание и осмотр у врача. Затем мы можем внимательно изучить их, чтобы определить, что происходит, и, в конечном итоге, подходят ли они для прохождения курса антибиотиков.
Любому ребенку, который, кажется, становится все более несчастным, вялым или расстроенным, необходимо пристальное внимание и осмотр у врача. Затем мы можем внимательно изучить их, чтобы определить, что происходит, и, в конечном итоге, подходят ли они для прохождения курса антибиотиков.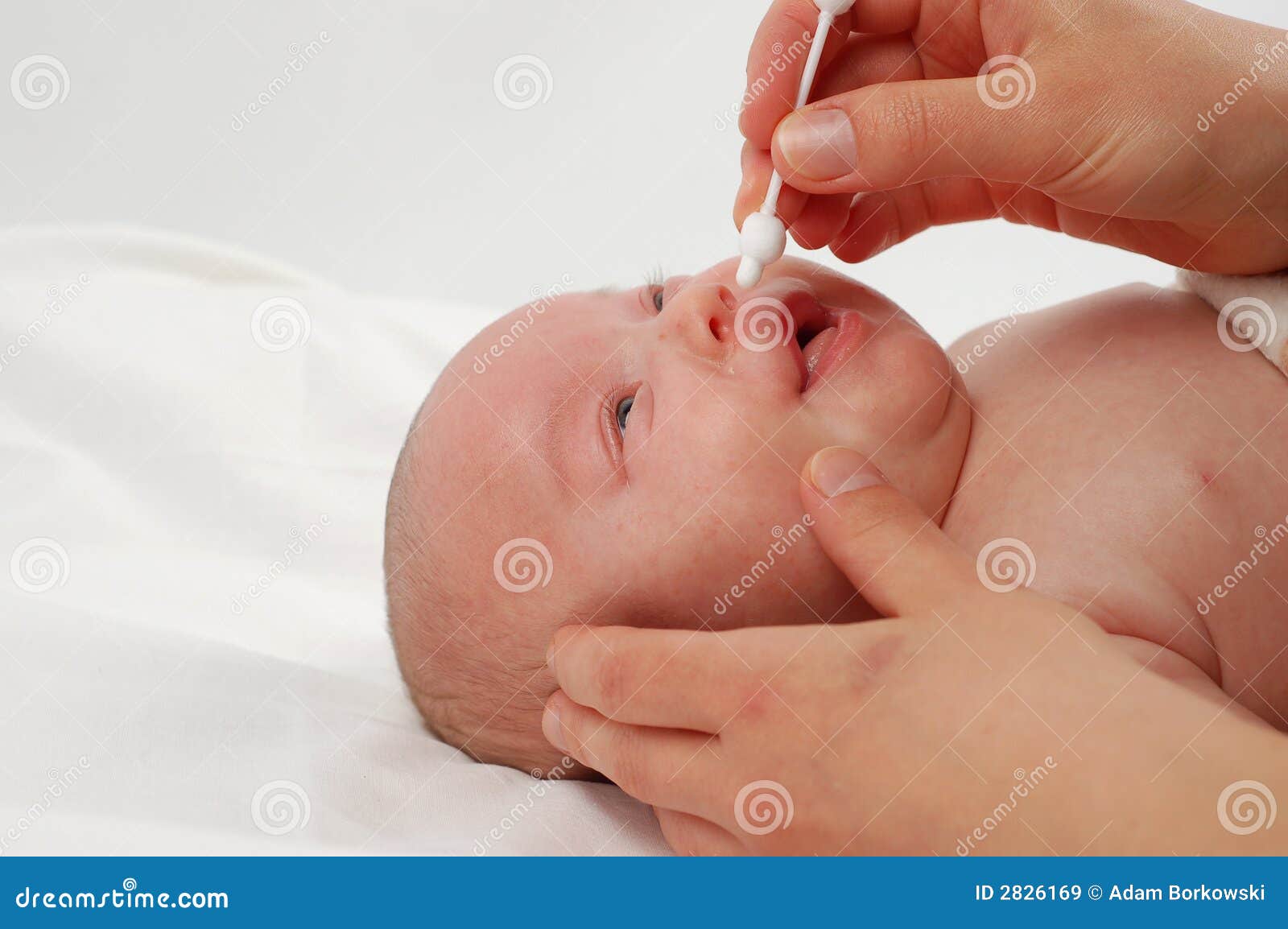

 В возрасте от 4 до 6 лет эти лекарства следует принимать только по указанию врача вашего ребенка. Несколько исследований показывают, что продукты от простуды и кашля не действуют у маленьких детей и могут иметь серьезные побочные эффекты.
В возрасте от 4 до 6 лет эти лекарства следует принимать только по указанию врача вашего ребенка. Несколько исследований показывают, что продукты от простуды и кашля не действуют у маленьких детей и могут иметь серьезные побочные эффекты. Фактически, высокая температура может помочь естественной иммунной системе вашего ребенка быстрее бороться с инфекцией.Для детей доступны только два безрецептурных лекарства от лихорадки или боли: парацетамол и ибупрофен. Другие доступны по рецепту. Оба помогают при болях и снимают лихорадку. Некоторые многокомпонентные лекарства от простуды содержат один или другой из этих ингредиентов. Поэтому внимательно читайте этикетки, чтобы не вводить лишнее лекарство, которое может оказаться ненужным.
Фактически, высокая температура может помочь естественной иммунной системе вашего ребенка быстрее бороться с инфекцией.Для детей доступны только два безрецептурных лекарства от лихорадки или боли: парацетамол и ибупрофен. Другие доступны по рецепту. Оба помогают при болях и снимают лихорадку. Некоторые многокомпонентные лекарства от простуды содержат один или другой из этих ингредиентов. Поэтому внимательно читайте этикетки, чтобы не вводить лишнее лекарство, которое может оказаться ненужным. Антигистаминные препараты действуют только в том случае, если насморк вызван аллергией. Антигистаминные препараты не действуют при простуде.
Антигистаминные препараты действуют только в том случае, если насморк вызван аллергией. Антигистаминные препараты не действуют при простуде. При необходимости давайте ребенку от ½ до одной чайной ложки меда. Не давайте мед детям младше года. Они рискуют заболеть детским ботулизмом.
При необходимости давайте ребенку от ½ до одной чайной ложки меда. Не давайте мед детям младше года. Они рискуют заболеть детским ботулизмом.








