Вопросы и ответы на тему
Вопросы:
- Здравствуйте, у меня пропал слух на правое ухо, на утро после пробуждения, слышу все глухо, накануне ночью в ухо попала вода в душе, но ее убрал и все было нормально, слышал тоже хорошо, после сна уже нет, от серной пробки капал перекись, промывал фурацилином, ставил свечи, ничего не помогает, серная пробка ли это? Или же уже начало тугоухости?
Ответ на вопрос - Здравствуйте, помогите пожалуйста у меня у сына удалили добавочный козелок, прошел год, но у него краснота не проходит и начало болеть, как будто опять растет. Что делать? Опасно ли это? Опять операцию делать?
Ответ на вопрос - Здравствуйте, у меня правое ухо постоянно скапливает серу, стоит почистить, скапливается вода, после каменеет, ну и остаётся ошметки серы и это только на правом ухе. Что делать и что это?
Ответ на вопрос - Здравствуйте! Ребенок 4 месяца чешет, дергает ушки и когда спит и во время бодрствования. Нервничает, может заплакать.
 Но трогать уши и нажимать на козелок даёт. Выделений из ушей нет. Может попала вода при купании? К врачу возможности попасть нет, временно находимся в области. Спасибо!
Но трогать уши и нажимать на козелок даёт. Выделений из ушей нет. Может попала вода при купании? К врачу возможности попасть нет, временно находимся в области. Спасибо!
Ответ на вопрос - Здравствуйте, у меня увеличился в размерах сосцевидный отросток, болезненный при пальпации, без гиперемии и отека, температуры нет, боли в ухе нет. Какие препараты можно пить, чтобы убрать воспаление?
Ответ на вопрос - Недавно стал беспокоить шум в ухе о то в правом, то в левом, то двух.
Что это может быть?
Ответ на вопрос - Здравствуйте, в вашей клинике можно проверить слух левого уха и сколько будет стоить?
Ответ на вопрос - Здравствуйте.
Сыну 3 года, лор назначила сделать тимпанометрию.
Сколько стоит у Вас такая процедура?
Что нам для этого нужно и нужно сначала на прием попасть, или можно сразу на эту процедуру?
Спасибо.
Ответ на вопрос - Можно ли при остром воспалении уха делать компресс с Димексидом? или вообще компрессы?
Ответ на вопрос - Здравствуйте, Александр Валерьевич!
Я Вам уже писала. Прежде чем к вам приехать на обследование нужно ли здесь пройти анализы и какие?
Прежде чем к вам приехать на обследование нужно ли здесь пройти анализы и какие?
Ответ на вопрос - Добрый день!
Записаны к вам в клинику на приём на конец недели к Сажину А.В., последнее время замечаем, что ребёнок все время переспрашивает после перенесённого катарального отита, подозреваем наличие жидкости в ухе, аденоиды 1-2 ст.
Ребёнок занимается плаванием, хотелось бы уточнить, можно ли нам посещать бассейн сейчас или лучше дождаться осмотра врача?!
Ответ на вопрос - Здравствуйте.
Появилась ноющая боль в левом ухе. Что делать?
Ответ на вопрос - В каких случаях ставят шунты детям? И на сколько это помогает? Ребёнок месяц жалуется на ушки..
Ответ на вопрос - Добрый день.
Ребёнку 10 месяцев и уже 4 отита, заболели 11.09.17г. Полечились 10 дней «Супракс», но сопли до сих пор не прошли, льются рекой. Капаем уже Дезринит, отсасываю, но пару дней назад когда ребёнок спал начал капризничать, приехали в больницу. Посмотрели на кт- в левом ухе все ещё экссудат.
Сейчас нам предлагают делать парацентез. Единственный ли это выход из ситуации или ещё что-то можно попить или покапать? Так же мы пять дней ходили в соляную комнату может это тоже как-то влияет на сопли? И как же все-таки можно избавиться от насморка может есть какие-нибудь антибиотики?
Просто очень все это страшно, ребёнок маленький. Какие вообще прогнозы? Аденоиды так же 2-3 степени. Удалять видимо их тоже надо? Как же нам быть никто толком ничего посоветовать не может.
Ответ на вопрос - Добрый вечер!
Заложило правое ухо и при резких громких звуках в ухе раздается писк.
Боли в ухе нет, насморка нет. Что это может быть?
Ответ на вопрос - Уважаемый доктор.
Здравствуйте! Подскажите пожалуйста в чем может быть проблема.
Уже более долго время мучаюсь, при глотании, иногда при зевании закладывает уши. Раньше как то терпимо было, а сейчас начало вообще часто закладывать. Для того что бы отложило ухо я закрываю нос пальцами и втягиваю в себя. Знаю есть совет что надо продувать уши если закладывает, но когда их продуваю они кажутся заложенными, пока не втяну обратно. Такое ощущение что там какой то карманчик открывается, и пока не втяну — не закрывается. Когда закладывает очень громко слышу то что говорю. Что может быть?
Такое ощущение что там какой то карманчик открывается, и пока не втяну — не закрывается. Когда закладывает очень громко слышу то что говорю. Что может быть?
Ответ на вопрос - Один день заложило ухо, потом через часа три начало болеть, потом положила к ухо тёплое соль в платочке, и перестало болеть, и вытекла вода по немногу, потом на следующий день немного капли крови выходила и как будто бы гной (похожее) а так не болело, потом на следующий день перестала выходить кровь. И теперь в ухе звон, и немного плохо слышу. Что посоветуете? Первый раз такое. В больницу пойду на днях. Спасибо за ответ.
Ответ на вопрос - Уважаемый Александр Валерьевич!
Мне 58 лет, с 1978г нейросенсорная тугоухость 2 ст. Урологом назначен Таваник курсом 28 дней, среди побочных эффектов которого указывается снижение слуха и неприятные явления со стороны нервной системы.
Допустимо ли применение Таваника таким длительным курсом в моем случае?
Ответ на вопрос - Добрый день!
Мне дали направление к сурдологу провести аудиометрия тимпанометрию. Появились пульсирующие шумы в правом ухе после перенесённого отита. Есть ли у вас такое обследование и сколько это будет стоить?
Появились пульсирующие шумы в правом ухе после перенесённого отита. Есть ли у вас такое обследование и сколько это будет стоить?
Ответ на вопрос - Скажите пожалуйста, что такое за диагноз «Психогенная тугоухость» и пишут что слух в пределах нормы, если человек реально плохо слышит а все у него в норме, то это лечится? Сказали врачи что лечат транквилизаторами и антидепрессантами.
Ответ на вопрос - Доброго дня!
Хотел бы обратиться к вам с такой проблемой. У меня уже долгое время левое ухо остро реагирует на громкие звуки. В ухе раздается треск, как будто отрывается скотч. Это происходит при громких звуках, а также как реакция на свой голос. Если говорить тихо никакой реакции нет, если чуть громче внутри уха возникает реакция.
Носовая перегородка искривлена, были закладывания ушей, решал вопрос нагнетанием давления в уши. У Лора был диагноз здоров, делали аудиограмму возле Дк Солдатова, УЗИ шеи показал, что все в норме, диагноз невролога — здоров.
Что делать не знаю?
Ответ на вопрос - Добрый день! Подскажите чем лечить фурункул в слуховом проходе? И можно ли к вам записаться с такой проблемой?
Ответ на вопрос - У вас есть способы обнаружить скрытый антрит? И какие? И цена?
Или, что можете посоветовать? Лучше всего рентген?? Спасибо!
Ответ на вопрос - Добрый вечер!
Была сегодня на приеме у лора, т. к. заболело горло. Оказалось фарингит, но стали болеть уши при глотании.
к. заболело горло. Оказалось фарингит, но стали болеть уши при глотании.
Что делать? И может ли боль происходить от горла? Раньше такие не страдала. Заранее спасибо!
Ответ на вопрос - Сегодня у дочки заболело ухо. Были у врача.
При осмотре: правое ухо — норм, левое — серная пробка (удалили).
После слов, что болит правое ухо, врач сказал мед.сестре: «Ставьте отит, что нам, жалко что-ли».
Выписал отипакс и супракс. Вторичной явки не назначил.
Стоит ли применять антибиотик, или лучше немного подождать?
Температура после приёма у врача поднялась до 37,5. Ухо болит, но не сильно, выделений нет.
Ответ на вопрос - У меня с 2002 г. были головокружения, первое с рвотой продолжительностью 4 часа, затем с годами продолжительность и интенсивность головокружений уменьшалась, а их частота увеличивалась от 3-4 в год до нескольких головокружений в день.
Параллельно с 2002 г. была сильная заложенность носа (не продохнуть), ставили катаральный риносинусит, затем сальпингиоотит.
С 2006 г. начала периодически подниматься температура до 37.
С 2011 г. начались периодические сильные боли во всем лице либо чаще в челюстях с локализацией источника боли внутри уха.
Сейчас обнаружили эпидэральный стафиллокок в ухе.
С 13 августа в ушах болит, шумит не переставая, иногда шумит вся голова, состояние ухудшается в горизонтальном положении. От ушей отдает в челюсти. Идет раскоординация при движении головой, дорога «прыгает» при ходьбе, слабость усталость, страх заснуть и не проснуться. При этом МРТ, сосуды, зубы в норме, психических заболеваний нет.
Лор, невролог и стоматолог не могут поставить диагноз, полагая, что не их «симптомы».
Облегчают состояние антибиотики, ципромед и антибактериальные препараты, а затем все возвращается.
Подскажите к кому мне обратиться?
Ответ на вопрос - Здравствуйте, уважаемый Александр Валерьевич! Проблема с записью к лору в Краснокамске. Заложены уши серными пробками. Можно ли удалить их самостоятельно, дома? Посоветуйте, пожалуйста, что мне делать?
Ответ на вопрос - Здравствуйте, подскажите можно ли сделать тимпанометрию (без направления)? Сколько стоит?
Ответ на вопрос - Здраствуйте, ситуация такая мне прилитело по уху после чего было оглушение сначало с думал что это так слегка оглушён и само пройдёт.

Вот уже неделя ухо слабо слышит если затыкаю нос то воздух просачиваеться через ухо.
Сегодня ходил в душ и случайно замочил ухо после чего была сильная боль, сейчас боль утихла но всё равно не много болит что делать? (купили лекарство которое посоветовали в аптеке «отинум» пользоваться им или нет не знаю. Большое спасибо
Ответ на вопрос - У меня на протяжении недели прямо чётко слышу гул в ухе от этого стала плохо слышать хотя само ухо не болело.
Ответ на вопрос - Здравствуйте!
Заболело в ухе, я думаю от повреждения палочкой стало болеть вокруг уха, нельзя нажать пальцем, все болит. Я взяла ушную палочку, намазала йодом и намазала внутри уха, думаю что попала на барабанную перепонку, потому что зажгло сильно и стало от этого заложенность. Утром вообще перестала слышать ухом. Та как у нас нет Лор врача позвонила по телефону врачу. Мне выписали таблетки Амоксиклав по 1 таб 3 раза и капли в ухо Кандибиотик, затем вокруг уха мазать гепариновой мазью. Прошло 2 дня, ухо потихоньку перестает болеть, но ничего не слышу этим ухом. Что делать? У нас нет лор врача!
Что делать? У нас нет лор врача!
Ответ на вопрос - Добрый день.
В ноябре 2015 года на основании КТ ребенку поставили мастоидит. Прооперировали. Спустя пять месяцев на осмотре вновь воспаление в ушке. Перепонка неподвижно розово-синюшного цвета. Поставили диагноз экссудативный отит среднего уха. Скажите, как можно определить стадию заболевания? Можно ли вылечить его раз и навсегда с сохранением слуха? Спасибо.
Ответ на вопрос - Добрый вечер!
Ребенку 1 год и 5 месяцев, поставили диагноз отит, соплей нет, нос не заложен.
Прописали полидексу в нос, антибиотик флемоксин и фурацилиновый спирт.
Можно ли ребенку прыскать полидексу (противопоказания до 2,5 лет) и зачем, если нет соплей? Возможно обойтись без антибиотиков, так как месяц назад пропили панцеф от синусита? Спасибо.
Ответ на вопрос - Здравствуйте!
Скажите пожалуйста как и чем лечить отит?
Ответ на вопрос - Здравствуйте.
Недавно я пошел к ЛОРу в клинику ХХХХ (Пермь) с жалобой на дискомфорт в ушах и гландах (зуд и покалывание). Там мне сказали, что это грибок, также в носу герпес. Лечение — флуконазол, кандибиотик, мирамистин, лазерная терапия и промывание.
Там мне сказали, что это грибок, также в носу герпес. Лечение — флуконазол, кандибиотик, мирамистин, лазерная терапия и промывание.
Беспокоит то, что не было сделано никаких анализов, исключительно внешний осмотр и «биорезонансная диагностика». Также навязывают БАДы и биорезонансную терапию.
Вопрос в том, нужно ли для такого диагноза делать анализы и верить ли такой диагностике?
Нужно ли обратиться к другому врачу?
Ответ на вопрос - Добрый день, Александр Валерьевич.
У меня тотальное воспаление среднего уха. Обострение в этом году уже третий раз. В 1986 году была травма уха с перфорацией барабанной перепонки. Периодически ухо воспалялось, но быстро поддавалось противовоспалительной терапии. Но в этом году обострение третий раз с. вовлечением медиальной стенки, поэтому при местной терапии были головокружения.
При выписке из стационара лечащий врач посоветовал операцию. Сама я тоже врач, акушер-гинеколог. Что это за операция и как её срочно нужно провести? Хотелось бы услышать мнение специалиста который эти операции проводит. Скажите, вы сможете мне помочь?
Скажите, вы сможете мне помочь?
Ответ на вопрос - Здравствуйте! У меня родился сын с зарощением слухового прохода. Что делается в таких случаях? Какие обследования нужно сделать?
Ответ на вопрос - Здравствуйте!
Моему ребенку поставили диагноз тугоухость и направили сделать МРТ головного мозга, мы сделали но там все нормально и сказали сделать компьютерную томографию внутреннего уха, но у нас в Саратове не кто не берется делать нам 4 годика. Я хотела узнать может можно сделать что-то другое чтобы проверить внутреннее ухо?
Ответ на вопрос - Ходили ко врачу, поставили диагноз разрыв ушной перепонки. Врач сказал, что шанс что вернется слух 50/50. Сказал, что лечить не чем и выписал только таблетки каторге гной в ухе уберут. Скажите, неужели действительно 50/50?
Ответ на вопрос - Что сделать или как улучшить слух или удалит пробку в правом ухе спасибо за внимание с уважением Павел
Ответ на вопрос - На фоне насморка было заложено ухо. Потом появился шум в ухе, днем не особо это замечаю, ночью не комфортно.
 Лор из поликлиники сказала, что с ухом все в порядке. Что делать?
Лор из поликлиники сказала, что с ухом все в порядке. Что делать?
Ответ на вопрос - Здравствуйте. Прошу вашей помощи. Моей дочке 4 года. После перенесенной зимой простуды очень долго остается заложен носик, уже почти три месяца. Перебрали все капли в нос (виброцил, називин, нафтизин), уже ничего не помогает. Ребенок спит с открытым ртом, храпит во сне. Последние две недели видимо стала плохо слышать, потому что постоянно переспрашивает. Стала капризной. Наш участковый педиатр уже не знает, что с нами делать. Что бы это могло быть и посоветуйте лечение. Заранее спасибо, мама Алиса)
Ответ на вопрос - Здравствуйте. Пожалуйста, подскажите, почему у меня звенит в ушах? Или звенит или шумит, подолгу, немного перестанет и опять. К кому обратиться, к какому врачу?
Ответ на вопрос - Постоянный шум в правом ухе. Обращался в мед.учереждения, но конкретно ничего не сказали. Нашли только полипы в носу и искривление перегородки ( направили на операцию). Может ли это влиять на шум, шум только в правом ухе?
Ответ на вопрос - Здравствуйте! У меня ухудшился слух и мне врач,поставил диагноз нейросенсорная тугоухость.
 Скажите, можно ли улучшить слух при таком диагнозе?
Скажите, можно ли улучшить слух при таком диагнозе?
Ответ на вопрос - Здравствуйте. У меня полип в ухе, надо его удалять. Это больно? Применяется ли при этом какая-нибудь анестезия?Ответ на вопрос
- У меня опухло левое ухо, больно до него дотрагиваться. Что мне делать, лечиться лекарствами или лучше идти к врачу-ухогорлоносу?
Ответ на вопрос - Здравствуйте! Меня интересует восстановление барабанной перепонки. Практикуете ли вы такие операции, если нет, то куда следует обратиться. Удачи!
Ответ на вопрос - Добрый день! Проблема со слухом, в последнее время, заложенность ушей, как бы слышишь звуки не так звонко, шума особого нет. Различаю о чем говорят, даже в соседней комнате. Мне ставил врач — лор диагноз: искривление носовой перегородки. Может из-за этого? И когда чувствую заложенность, возникает желание снять ее, нагнетая давление в уши. Впоследствии, на громкие звуки в ушах отдается. Что это может быть? На прием к Лору уже записался. Спасибо за ответ, заранее.

Ответ на вопрос
Задать вопрос
Проверенный способ избавления от боли в ушах в самолете
Автор admin На чтение 4 мин. Просмотров 195 Опубликовано
Туристы говорят! Недавно мне посчастливилось первый раз в жизни лететь на самолете.
Я летела на отдых и от этого мои эмоции по поводу первого полета усиливались.
Меня восхищало все – вид на стоянку самолетов из окна аэропорта, наблюдение за взлетающими самолетами, первый вход в салон, волнующий взлет, а особенно завораживающий вид из окна во время полета. Но пришло время посадки, и мое возбужденное восхищение сменилось ужасом!
С моими ушами творилось что-то непередаваемое. Их не просто заложило, они начали дико болеть. Я очень хотела избавиться от боли. Для этого начала широко открывать рот. Не помогало. Попробовала часто глотать. Но боль все усиливалась. Даже казалось, что мои барабанные перепонки сейчас лопнут, а из ушей потечет кровь.
Не помогало. Попробовала часто глотать. Но боль все усиливалась. Даже казалось, что мои барабанные перепонки сейчас лопнут, а из ушей потечет кровь.
Я очень испугалась. Боялась пошевелиться. Чуть не плакала.
Не знаю, сколько это продолжалось, но мне показалось, что целую вечность. Можете представить, с каким облегчением я вздохнула, когда мучения наконец-то закончились, и самолет приземлился.
Во время отдыха мне периодически приходила в голову мысль – а как же лететь обратно? Я не хотела переживать это снова.
Благодаря интернету, я выяснила происхождение боли в ушах при снижении самолета.
Оказывается, причина в так называемой евстахиевой трубе, которая находится между носоглоткой и средним ухом.
А точнее – в мембранах, которые, открываясь и закрываясь, регулируют давление внутри трубы. Когда мы находились в полете, давление воздуха в салоне было низкое. Но когда самолет пошел на снижение, давление начало увеличиваться, перепонки в моей трубе не раскрылись.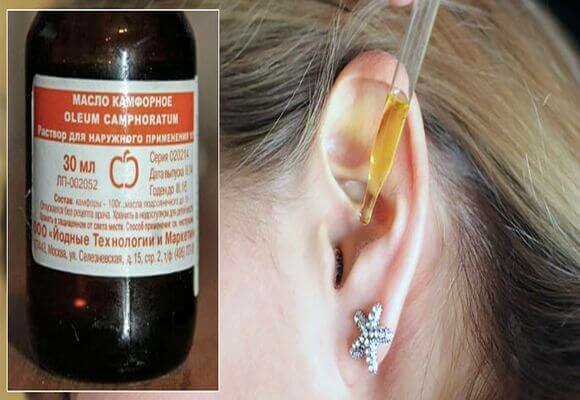
По этой причине под давлением наружного воздуха эти мембраны начали втягиваться внутрь — появилась боль.
Обычно это происходит по причине отека носоглотки, например, при насморке.
Основная рекомендация в этом случае – капать нос перед полетом. Но у меня-то насморка не было. Что же мне было делать? Часто глотать? Открывать рот? Зевать? Но ведь я это делала, и ничего не помогало.
Прочитала еще один совет – закрыть нос и рот руками, и пытаться выдохнуть, пока не услышишь щелчок. Но мне показалось это рискованным. А рисковать я не люблю.
Есть еще способ, который называют «чебурашка», когда прикладывают стаканчики к ушам. Почему-то он мне показался неэффективным. И выглядеть смешно я не хотела.
После некоторых размышлений, я решила объединить два метода. Во-первых, заткнуть уши ватой — не зря же придумали беруши. А во-вторых, заранее начинать часто глотать – как только самолет начнет снижение. Для этого я запаслась леденцами и начала с опаской ждать посадки.
Для этого я запаслась леденцами и начала с опаской ждать посадки.
Когда объявили о начале снижения, я приступила к внедрению своего плана в жизнь. И, о чудо! Сработало! При глотании в ушах щелкало, уши закладывало (так и должно быть), но никакой боли. И это прекрасно.
И тут я услышала, как плачет ребенок. Когда мы садились в самолет, я видела мамочку с малышом возрастом до года. Видимо, плакал он. Было понятно, что у него сейчас тоже ужасно болят уши. Было очень его жалко. Ведь я знала, что он чувствует в этот момент. Дело в том, что у маленьких детей слуховой проход слишком узкий и часто мембраны не успевают раскрыться.
Мой вам совет — не летайте с маленькими детьми без крайней необходимости. Не подвергайте своих малышей мучениям. Если все-таки существует необходимость лететь, при снижении самолета давайте крохе пить из бутылочки или, если позволяет возраст ребенка, дайте ему леденцы. Спасите его от этой ужасной боли.
Если вы также испытываете боль в ушах при посадке самолета, я буду рада, если мой способ предотвращения боли вам поможет. Он простой, безопасный и проверен на личном опыте. Пусть ничто не омрачает вам удовольствие от полета.
Он простой, безопасный и проверен на личном опыте. Пусть ничто не омрачает вам удовольствие от полета.
P.S.
Когда «закладывает» уши во время полета?
Это результат выравнивания давления воздуха в барабанной полости уха.
В природе внутреннее давление в полости равно внешнему, но при резком изменении высоты самолета возможен сбой в системе циркуляции и кондиционирования воздуха на борту, которая постоянно поддерживает избыточное давление внутри фюзеляжа, что и проявляется ощущением заложенности ушей.
Кстати именно поэтому возможность заразиться коронавирусом в самолете крайне низка.
Воздух в салоне самолетов полностью обновляется каждые 3 минуты и кстати он сухой! Так как воздух на высоте в 10 км не только холодный и разреженный, но и ещё достаточно сухой сам по себе.
Поэтому, обычно за час полета, человек теряет около 500 грамм воды! Так, что при взлете и посадке пейте водичку.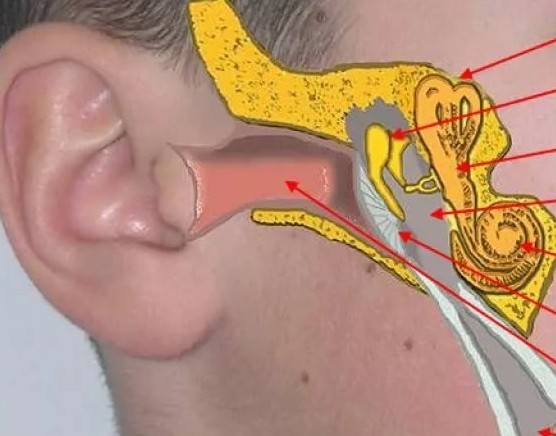
Валерий, директор ООО «ТУРИЗМ» Турагентство ПЕГАС ТУРИСТИК
КАК ОПРЕДЕЛИТЬ ИНФЕКЦИЮ – Уникальный Сингапур
Ушные инфекции — довольно частая проблема, причем как у детей, так и у взрослых. И если в холодном климате они не столь распространены, то при переезде в тропики вдруг атакуют нас со страшной скоростью. Почему они случаются, чего стоит избегать и какие могут быть последствия у этих заболеваний, рассказывает ведущий лор-врач Сингапура, главный врач клиники Lynne Lim Ear Nose Throat & Hearing Centre (Child & Adult), профессор Линн Лим (Prof Lynne Lim).
Полость среднего уха связана с носоглоткой посредством евстахиевой трубы, через которую выравнивается среднее давление воздуха внутри и снаружи от барабанной перепонки. В самолете иногда закладывает уши — закрывается евстахиева труба. Давление в ухе повышается, это может ощущаться как сильная боль и привести к тому, что в среднем ухе собирается жидкость. Детские евстахиевы трубы более короткие и более горизонтальные, что повышает риск попадания инфекций через нос, отрыжку или заражение через молоко. Вдобавок к этому дети более подвержены аллергиям, гипертрофии аденоидов, а также инфекциям верхних дыхательных путей.
Вдобавок к этому дети более подвержены аллергиям, гипертрофии аденоидов, а также инфекциям верхних дыхательных путей.
Евстахиева труба взрослого длиннее, однако взрослый человек может подвергаться риску инфекций среднего уха, если у него часто случаются носовые аллергии и синуситы. Также среднее ухо может воспаляться в течение еще нескольких месяцев после плохо залеченной простуды. Это может привести к потере слуха вплоть до 50 %. Также у взрослых людей выше риск рака или опухоли носа, которые могут привести к инфекции среднего уха. Если человек подвергался радиотерапии головы либо химиотерапии, то у него в среднем ухе, скорее всего, имеется заблокированная жидкость.
Хронические инфекции среднего уха часто протекают без боли и температуры. Пациенты жалуются на заложенность уха, звон в ухе, а иногда даже на легкую дискоординацию. Следует избегать сигаретного дыма, а также лечить на ранней стадии простуды, аллергии и синуситы. Иногда требуется хирургическая операция для вывода жидкости из среднего уха. Это может предотвратить эрозию косточек в среднем ухе, шрамирование, проколы барабанной перепонки и потерю слуха.
Это может предотвратить эрозию косточек в среднем ухе, шрамирование, проколы барабанной перепонки и потерю слуха.
Острые инфекции в ушном канале или среднем ухе могут вызывать боль и температуру. Если эти симптомы держатся более двух дней, может потребоваться прием антибиотиков, чтобы избежать заражения мозга, ведь его от уха отделяет лишь очень тонкая кость. Обычно ушные капли вполне хорошо помогают. Однако если инфекция затронула кости и обосновалась в них или в среднем ухе, то могут потребоваться и таблетки. В редких случаях, например при диабете, ушные инфекции могут быть столь сильными и вызывать такую боль, что могут потребоваться уколы антибиотиков и госпитализация.
Более стандартные виды ушных инфекций обычно обнаруживают себя благодаря выделениям из уха с неприятным запахом. Недостаточное внимание к гигиене, грязная вода в бассейне, усиленная чистка ушей ватными и металлическими палочками, благодаря которой исчезает защитный слой серы и тонкой кожи, узкий извилистый канал, проблемы с кожей — все это может послужить причиной ушной инфекции. Если после применения капель выделения не проходят, это может быть симптомом глубокой инфекции сосцевидного отростка височной кости или холестеатомы среднего уха. В этом случае важно провести аккуратный осмотр уха через микроскоп после тщательной очистки, прежде чем будут назначены капли или антигрибковые средства. В сложных случаях берут ушные мазки или делают компьютерную томографию уха.
Если после применения капель выделения не проходят, это может быть симптомом глубокой инфекции сосцевидного отростка височной кости или холестеатомы среднего уха. В этом случае важно провести аккуратный осмотр уха через микроскоп после тщательной очистки, прежде чем будут назначены капли или антигрибковые средства. В сложных случаях берут ушные мазки или делают компьютерную томографию уха.
Совет пловцам от профессора Лим
Избегайте плавания в грязной воде в принципе и занятий в бассейне в то время, когда у вас ушная инфекция. Если вы плаваете часто, подберите себе индивидуальные беруши для плавания (их делают и в клинике, где я работаю). Если вы часто подвергаетесь ушным инфекциям, используйте шапочку в душе, а после плавания прокапывайте стандартные ушные капли из аптеки, позволяющие высушить ушной канал (только в случае, если вы точно уверены, что барабанная перепонка не повреждена). Если инфекции продолжительные, посетите доктора, чтобы он вычистил уши и назначил необходимые медикаменты.
Доктор Линн Лим (Dr. Lynne Lim)
- Пионер многих хирургических практик, медицинских услуг и образовательных программ, активный участник научных исследований и лектор в Национальном университете.
Lynne Lim Ear Nose Throat & Hearing Centre (Child & Adult)
- 3 Mount Elizabeth #17–07
Mount Elizabeth Medical Centre
Singapore 228510
- 1 Farrer Park Station Road #15–02
Connexion-Farrer Park Medical Centre
Singapore 217562
Тел.: +65 6737 7787
www.drlynnelim.com
Что делать, если у вас заложило ухо. Ридус
У каждого хотя бы раз закладывало уши. Это ощущение обычно сопровождается гулом или звоном в ушах, легким головокружением и ухудшением слуха. Заложенность в ушах может возникать по разным причинам: перепады давления, затянувшийся насморк, инфекция, серные пробки, попадание воды. Часто заложенность проходит сама по себе, но порой она может беспокоить в течение нескольких часов или даже дней. Постоянно заложенные уши вызывают сильный дискомфорт, мешают сосредоточиться и заставляют при каждом удобном моменте проверять слух.
Часто заложенность проходит сама по себе, но порой она может беспокоить в течение нескольких часов или даже дней. Постоянно заложенные уши вызывают сильный дискомфорт, мешают сосредоточиться и заставляют при каждом удобном моменте проверять слух.
Эти простые советы помогут избавиться от заложенности в ушах. Но если вы все перепробовали, а результата нет — обратитесь к врачу, чтобы избежать осложнений.
Определите причину
Подумайте, что могло послужить причиной заложенности уха. Возможно, вы недавно болели и недолечились, плавали в бассейне, и в ухо попала вода, летали на самолете или ездили в скоростном лифте, чистили уши с помощью ватных палочек. Поняв, почему у вас сохраняется заложенность уха, вы сможете от нее избавиться.
© pixabay. com
com
Перепады давления
Чаще всего заложенность из-за перепадов давления проходит сама собой, достаточно лишь немного подождать. Но если состояние ушей сильно вас беспокоит, а просто ждать не ваш вариант, попробуйте несколько раз широко зевнуть. Это поможет открыть слуховые трубы, и заложенность пропадет. Вы услышите щелчок внутри уха и заметите, что стали слышать лучше. Если зевание не помогло, сделайте прием Вальсальвы — закройте рот, зажмите нос и выдохните.
Насморк
Насморк часто становится причиной заложенности ушей из-за отека евстахиевой трубы, которой связаны нос и ухо. Чтобы избавиться от заложенности, а заодно облегчить дыхание носом, сделайте промывание с помощью специального устройства, которое можно приобрести в аптеке, или прочистите нос спреем с морской водой. Если у вас аллергический насморк, примите антигистаминное средство, чтобы снять отек. При сильном и долго не проходящем насморке обратитесь к врачу, чтобы он назначил вам назальные препараты, которые помогут решить проблему с заложенностью и носа, и ушей.
Чтобы избавиться от заложенности, а заодно облегчить дыхание носом, сделайте промывание с помощью специального устройства, которое можно приобрести в аптеке, или прочистите нос спреем с морской водой. Если у вас аллергический насморк, примите антигистаминное средство, чтобы снять отек. При сильном и долго не проходящем насморке обратитесь к врачу, чтобы он назначил вам назальные препараты, которые помогут решить проблему с заложенностью и носа, и ушей.
Попадание воды
Избавиться от попавшей в ухо воды довольно просто, но сделать это лучше как можно быстрее. Вода, которая надолго осталась внутри уха, может спровоцировать появление инфекции.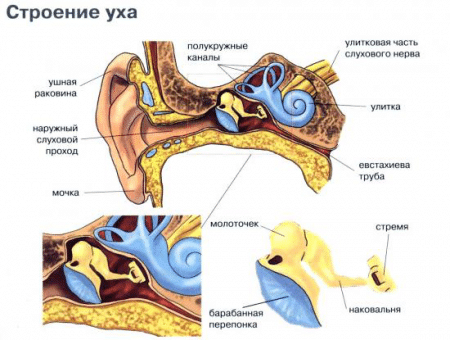 Возьмите небольшой кусок ваты, скрутите его и положите в ухо, но не слишком глубоко. Ложитесь заложенным ухом на подушку и ждите, пока вытечет вода.
Возьмите небольшой кусок ваты, скрутите его и положите в ухо, но не слишком глубоко. Ложитесь заложенным ухом на подушку и ждите, пока вытечет вода.
Серные пробки
У многих заложенность уха возникает из-за неправильной чистки с помощью ватных палочек, которые только утрамбовывают серу внутри уха, а не вычищают ее. Помочь избавиться от лишней серы может перекись водорода. Лягте на бок так, чтобы заложенное ухо оказалось наверху. Закапайте в него 2—3 капли перекиси, подождите минуту, перевернитесь на другой бок, чтобы жидкость из уха вытекла вместе с растворенной серой. Если у вас когда-то была повреждена барабанная перепонка или вы подозреваете наличие инфекции в ухе, пользоваться перекисью или любой другой жидкостью нельзя. Стоит посетить врача и удалить серную пробку в медицинском кабинете.
© flickr.com
Инфекции
Если кроме заложенности в ухе появилась боль, жидкие или гнойные выделения, поднялась температура — не занимайтесь самолечением и вызовите врача. Вероятнее всего, в ухо проникла инфекция и началось воспаление. Не рискуйте своим слухом и не тяните с обращением к доктору.
Заболело ухо – сделай ФГС
Четверг, 4 Июль 2019
В практике специалистов ЧОКЦОиЯМ произошел уникальный случай. Эндоскопическим способом жителю Озерска они удалили опухоль в желудке. Сама аденокарцинома была гигантской – порядка 15 см, а удалили её всё-таки без разрезов через естественные анатомические пути и сохранили весь орган — желудок. При этом пациент ни на что не жаловался, а обратился к врачам с жалобой на … уши.
При этом пациент ни на что не жаловался, а обратился к врачам с жалобой на … уши.
Владимиру Никифоровичу – 82 года. И если бы не даты в паспорте, то никто бы и не догадался о его столь почтенном возрасте. В конце зимы этого года заболело ухо, и он пошел к врачу в поликлинику. И надо отдать должное этому специалисту первичного звена, что он назначил ФГС. В результате в желудке была обнаружена и гистологически подтверждена злокачественная опухоль около 5 см, и пациент был направлен в онкоцентр. «Была проблема с ушами, доктор в поликлинике направил на обследование – пройти ФГС. В результате выяснилось, что у меня есть полип, — рассказывает Владимир Никифорович. — Приехал в Челябинск, пришел к онкологу Шатровой, все сделали хорошо. Я очень благодарен всем докторам. Существенных каких-то проблем с желудком не было, но Марья Николаевна Денисова всё связала воедино, и оказалась права».
«Пациент возрастной, и опухоль клинически никак себя не проявляла на госпитальном этапе, — поясняет Кулаев Константин Иванович, заведующий эндоскопическим отделением ЧОКЦОиЯМ, к.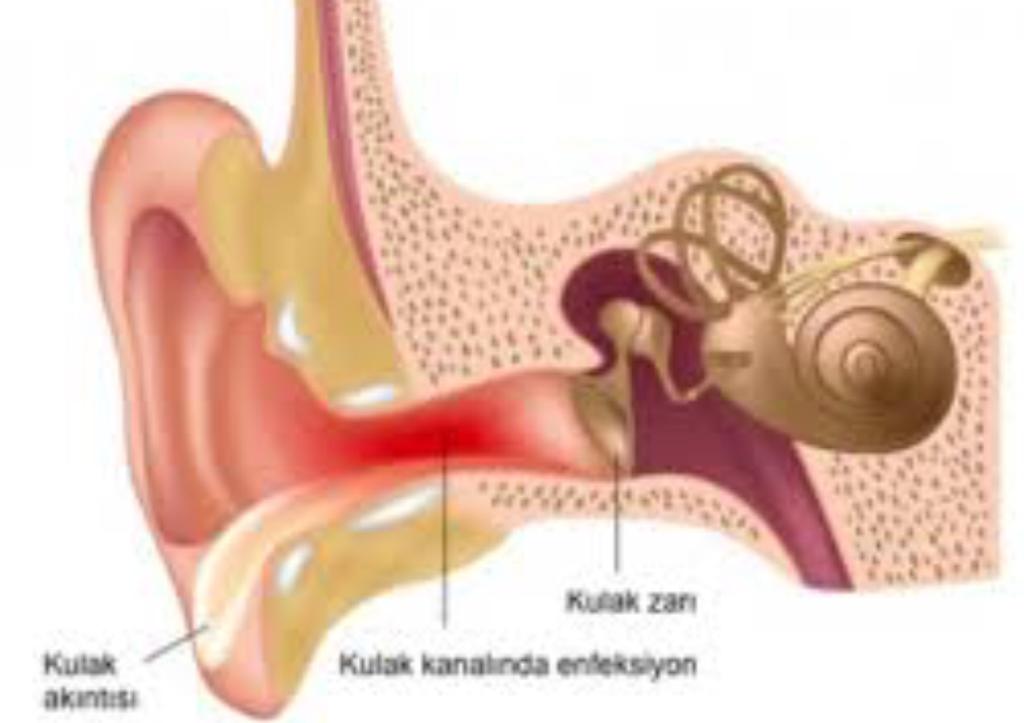 м.н.- Она была обнаружена случайно при эндоскопическом осмотре перед другим вмешательством. В результате была выявлена опухоль в субкардиальном отделе желудка, никакой анемии или интоксикации она не давала. На момент повторной, уже уточняющей диагностики в стенах нашего онкоцентра размер подтвердился порядка 5 см, но во время операции стало понятно, что опухоль в разы больше. На сегодняшний момент это самая сложная операция, которая была выполнена пациенту на желудке эндоскопическим способом. Такие опухоли считаются гигантскими, и без большой операции их удаление через естественные пути с соблюдением всех правил радикального лечения очень сложно. Мы выполнили весь объем операции, достаточный для полного излечения пациента, хотя опухоль и с трудом проходила через просвет пищевода. Очень повезло, что несмотря на гигантский размер, опухоль за время своего роста не переросла в инфильтративный тип, когда уже ничего не сделать. Так бывает очень редко. Чаще через какое-то время такие опухоли изъязвляются, прорастают в соседние ткани, и тогда радикальное удаление возможно только полостной стандартной операцией».
м.н.- Она была обнаружена случайно при эндоскопическом осмотре перед другим вмешательством. В результате была выявлена опухоль в субкардиальном отделе желудка, никакой анемии или интоксикации она не давала. На момент повторной, уже уточняющей диагностики в стенах нашего онкоцентра размер подтвердился порядка 5 см, но во время операции стало понятно, что опухоль в разы больше. На сегодняшний момент это самая сложная операция, которая была выполнена пациенту на желудке эндоскопическим способом. Такие опухоли считаются гигантскими, и без большой операции их удаление через естественные пути с соблюдением всех правил радикального лечения очень сложно. Мы выполнили весь объем операции, достаточный для полного излечения пациента, хотя опухоль и с трудом проходила через просвет пищевода. Очень повезло, что несмотря на гигантский размер, опухоль за время своего роста не переросла в инфильтративный тип, когда уже ничего не сделать. Так бывает очень редко. Чаще через какое-то время такие опухоли изъязвляются, прорастают в соседние ткани, и тогда радикальное удаление возможно только полостной стандартной операцией».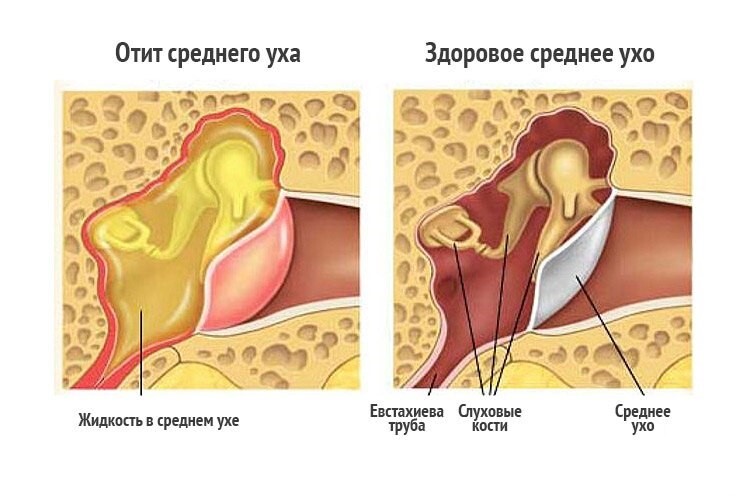
«Коварство рака желудка в том, что он очень часто себя никак не проявляет. Когда что-то начинает беспокоить, появляются какие-то симптомы, то это уже 3-4 стадия, и результаты лечения уже не совсем радужные, — добавляет Антонов Андрей Александрович, врач-онколог, абдоминальный хирург ЧОКЦОиЯМ, лечащий врач. — Рак желудка занимает в общей структуре пятое место по заболеваемости (9, 8%), а в структуре смертности – третье место (9,8%). Возраст пациента многое решает. Если бы опухоль проросла в стенки желудка, то пришлось бы выполнять гастроэктотомию, удалять весь орган. А 80-летние пациенты переносят ее тяжело, поэтому эндоскопическая операция – просто удача! По результатам гистологического заключения был проведен консилиум, определено, что поскольку опухоль в самой ранней стадии, несмотря на размеры, удалена радикально и с учетом возраста пациенту никакого дополнительного лечения назначено не будет. Но все-равно останется под нашим наблюдением».
Владимир Никифорович 40 лет он отработал слесарем КИП на комбинате «Маяк».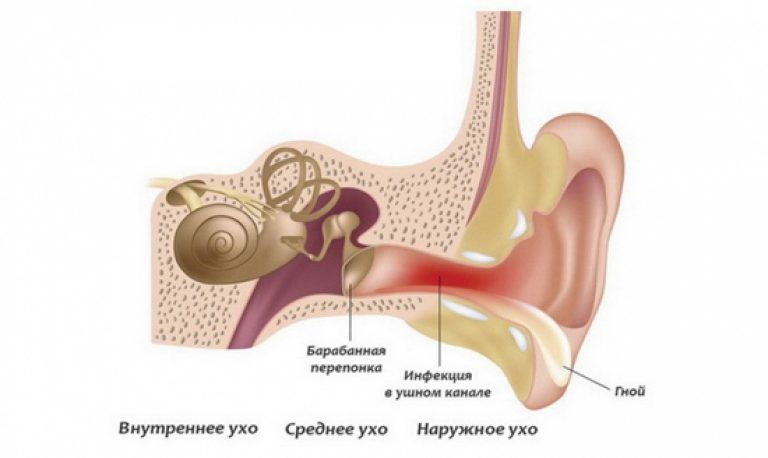 Велоспорт, лыжи – секрет его долголетия и бодрости. Признается, каждый день тренировки – хожу, бегаю, прыгаю, ежу на велосипеде, одно связано с другим. Из-за болезни пришлось тренировки немножко приостановить. Пропустил соревнования в этом году. А так-то в Москве на чемпионате по велогонкам среди ветеранов занял второе место. Сегодня Владимирна Никифоровича выписали домой. Чувствует он себя хорошо, ест без проблем.
Велоспорт, лыжи – секрет его долголетия и бодрости. Признается, каждый день тренировки – хожу, бегаю, прыгаю, ежу на велосипеде, одно связано с другим. Из-за болезни пришлось тренировки немножко приостановить. Пропустил соревнования в этом году. А так-то в Москве на чемпионате по велогонкам среди ветеранов занял второе место. Сегодня Владимирна Никифоровича выписали домой. Чувствует он себя хорошо, ест без проблем.
Чтобы поймать рак желудка на ранней стадии нужна некоторая доля везения, когда ФГС проходит планово. Специалисты советуют, после 40 лет провести своеобразное ТО организма, не ждать, когда что-то заболит.
Тонзилит | Biorevital
Ангина
При подозрении на ангину нужно обязательно идти к врачу. Очень важно правильно и вовремя поставить диагноз, ведь ангина является серьезным заболеванием, которое может вызвать осложнения.
Ангина может быть предвестником ревматизма. Ангина может привести к тяжелым осложнениям со стороны сердца (миокардит), суставов (ревматизм) и почек (нефрит). Кроме того, вокруг миндалин может образоваться гнойник (абсцесс), в особенно тяжелых случаях произойти заражение крови (сепсис).
Кроме того, вокруг миндалин может образоваться гнойник (абсцесс), в особенно тяжелых случаях произойти заражение крови (сепсис).
Лечение ангины проводят, как правило, на дому. Обязателен строгий постельный режим. Известно, что если лечить ангину с помощью антибиотиков, то она проходит через 7-12 дней. Но можно, ускорить и существенно увеличить эффективность лечения, добавив в схему лечения элементы биотерапии. Улучшение наступает в первый — же день после первой процедуры.
Тонзилит
Воспаление глоточных миндалин, может являться как ангиной, так тонзиллитом. В чем оличие? Ангина — это острое заболевание, которое сопровождается сильнейшей интоксикацией — поднятием температуры до 39-40C°, головными и мышечными болями, резкими болями в горле при глотании, общей слабостью. Тонзиллит — это хронический процесс, многие люди переносят его обострения «на ногах» особо не придавая значения его симптомам: небольшому повышению температуры, першению и боли в горле, незначительному общему недомоганию, чем совершают большую ошибку. Это способствует хронизации заболевания, возникает хроническая интоксикация и аллергизация организма, периодически повышается температура ( например до 37,1-37,5 С), повышается утомляемость, ухудшается работоспособность, появляются боли в суставах и сердце, расстройства почек, нервной системы. В итоге могут развиться ревматизм, порок сердца, хронические заболевания почек. Не редко из-за миндалин может закладывать уши, развиться воспаление среднего уха.
Это способствует хронизации заболевания, возникает хроническая интоксикация и аллергизация организма, периодически повышается температура ( например до 37,1-37,5 С), повышается утомляемость, ухудшается работоспособность, появляются боли в суставах и сердце, расстройства почек, нервной системы. В итоге могут развиться ревматизм, порок сердца, хронические заболевания почек. Не редко из-за миндалин может закладывать уши, развиться воспаление среднего уха.
Хроническим тонзиллитом страдают многие и его необходимо лечить. Почему? Детям и подросткам, чтобы избавиться от частых простуд, стать крепче, выше, здоровее, а также для улучшения умственных способностей (усидчивость, концентрация внимания, успеваемость).
Лицам среднего возраста, чтобы продлить молодость, активность и работоспособность, выглядеть моложе сверстников. Пожилым чтобы отдалить наступающие заболевания, сократить расходы на лечение и продлить жизнь. Согласно советской и американской статистике риск заболеть инфарктом миокарда или инсультом головного мозга увеличивается в девять раз у лиц с хроническим тонзиллитом.
Однако у части населения бытует заблуждение, что лечиться не обязательно, т.к. у них не болит. Но, именно хронические воспаления в тонзилах может протекать вообще без симптомов и в том числе без боли. Чаще людей беспокоит зловонный запах изо рта, который обусловлен гнойными пробками, которые образуются при хроническом тонзиллите. При каждом глотательном движении сокращаясь глоточные мышцы, сдавливая миндалины, опорожняют гнойный мешок лакун. Ученые подсчитали, что это способствует стеканию и проглатыванию более стакана слизисто-гнойного отделяемого в сутки.
Подойдите к зеркалу, придавите ложечкой корень языка и вы увидите миндалины крупных размеров, красные (т.е.воспалены), рыхлые, покрытые густой гнойной слизью со множеством щелей (лакун) с гнойной слизью в глубине, в которой живут и размножаются микробы.
Токсины, выделяемые этими микроорганизмами, поражают внутренние стенки сердца, сосудов, почек и суставов, вызывают большинство хронических болезней. Первые же симптомы этих заболеваний проявляются в молодости в виде редких, кратковременных, легких болей в области сердца, или суставов или пояснице.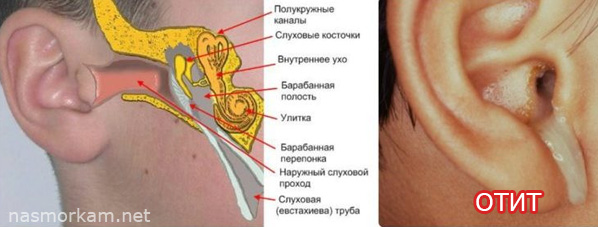 Часто страдающих х.т. одолевает слабость, апатия, бледная или темная кожа лица. Вследствие этих негативных факторов средняя продолжительность жизни менее 70 лет, а потенциальные возможности организма намного превышают эти сроки. Существует мнение, что если медицина научится очищать и оздоравливать всю слизистую оболочку, то остальные ткани способны «прожить» до 200 лет .
Часто страдающих х.т. одолевает слабость, апатия, бледная или темная кожа лица. Вследствие этих негативных факторов средняя продолжительность жизни менее 70 лет, а потенциальные возможности организма намного превышают эти сроки. Существует мнение, что если медицина научится очищать и оздоравливать всю слизистую оболочку, то остальные ткани способны «прожить» до 200 лет .
Лечение
В прежние годы были достигнуты хорошие результаты в профилактике тонзилогенных заболеваний, вопрос решался радикально, специалисты дружно выступали за удаление небных миндалин, по принципу: нет миндалин – нет ангин, нет и вторичных заболеваний. Но появились новые проблемы – вторичный местный иммунодефицит у перенесших удаление миндалин, учащение воспалительных заболеваний носа и околоносовых пазух, аллергических заболеваний, полипоза носа, хронического фарингита, бронхита, нередко нарушение менструального цикла, проблемм с беременностью и др.
В этой связи в настоящее время профессионалы во всем мире очень осторожно относятся к удалению небных миндалин и даже аденоидов, и считают, что нужно делать все, что бы тонзилы сохранить! Да и нельзя решать данный вопрс в наш техногенный век — старым топорным методом. Т.е. нельзя жертвовать органом, если есть возможность лечить орган без его удаления. Ведь смысл лечения тонзилита — в ликвидации очагов хронического воспаления, а не самих тонзил. Это важно понять! В наш техногенный век есть такие возможности, главное желание и понимание, что нужно делать. В нашей клинике этот вопрос решается с помошью аппарата «Surgitron», создатели, которого учли недостатки применения хирургических лазеров в ЛОР-хирургии, предусмотрели и реализовали в своей разработке возможность органо-сохранного лечения тонзил.
Т.е. нельзя жертвовать органом, если есть возможность лечить орган без его удаления. Ведь смысл лечения тонзилита — в ликвидации очагов хронического воспаления, а не самих тонзил. Это важно понять! В наш техногенный век есть такие возможности, главное желание и понимание, что нужно делать. В нашей клинике этот вопрос решается с помошью аппарата «Surgitron», создатели, которого учли недостатки применения хирургических лазеров в ЛОР-хирургии, предусмотрели и реализовали в своей разработке возможность органо-сохранного лечения тонзил.
Для детей возможно лечение хронического тонзиллита не только органно-сохранными процедурами, проводя лакунотомию (процедуру кратковременного воздействия специальным наконечником аппарата Сургитрон на ткань миндалин), но чаще всего у детей возможно полностью консервативное лечение, с использованием только средств природного происхождения, неприбегая даже к минимальным хирургическим интервенциям. Это подтверждено многолетним опытом нашей клиники. У взрослых выбор тактики лечения определяет степень запущенности процесса, но тем неменее органо-сохранное лечение возможно более чем у 80% пациентов.
Посмотрите на картину В.Верещагина «У врат Тамерлана». Две тонзилы, как и эти два стражника у врат в святыню, охраняют врата в дыхательный и пищеварительный тракты. А теперь представте, что стражники заболели, у них сломаны лук и стрелы, погнуты копья, они присели, прилегли или, что еще хуже — вообще оставили свой пост.
PS! По данным специалистов школы известного литовского курартолога Кароля Денейки (многие годы возглавлявшего санаторно-курортный лечебный центр — «Парк здоровья» в Друскининкай), миндалины и аденоиды по мимо общеизвестных функций выполняют еще и гормонорегулрующюю, а так же токсиносдерживающюю функции, поэтому их удаление сопряжено не только с рубцеванием устьев слуховых труб, требующего в последующем шунтирования барабанной полости, но и к нарушению детоксикационнонных и гомронорегулирующих процессов в организме, и даже снижению творческих способностей малышей.
Помогаем снять заложенность уха – ЛОР-центр в Киеве
Заложенность уха – довольно неприятное ощущение, которое проявляется значительным снижением слуха. Может быть одно- и двусторонним, и часто сопровождается другими симптомами – болью, зудом, повышением температуры.
Может быть одно- и двусторонним, и часто сопровождается другими симптомами – болью, зудом, повышением температуры. Чем опасна заложенность уха?
Чувство, что заложило ухо, довольно неприятно, к тому же несет серьезные риски. Зачастую оно связано с заболеваниями, которые могут дать осложнения и привести к потере слуха.
Осложнения воспалительных процессов
Болезни, при которых проявляется заложенность уха, плохо влияют не только на орган слуха, но и на соседние структуры. Воспалительный процесс может перейти на лицевой нерв, височную кость и даже мозговую оболочку.
Снижение слуха
Если не лечить хронические заболевания ушей, связанные с заложенностью, слух постепенно падает. Это происходит из-за того, что мозг долгое время не получает звуковую информацию в нужном объеме и может «разучиться» ее воспринимать. Также из-за хронических болезней могут выйти из строя различные структуры звукопроводящего аппарата.
Виды заложенности ушей
Заложенность уха классифицируют по локализации и силе проявления.
Локализация
Ощущение, что заложило ухо, бывает одно- и двусторонним. В первом случае оно поражает лишь одно ухо, во втором – оба. Односторонняя заложенность обычно встречается при отитах и других воспалительных процессах. Двусторонняя чаще всего связана с реакцией организма на различные внешние факторы (смену высоты и т д).
Сила проявления
Заложенность может быть частичной и полной. Первая проявляется как снижение звуковосприятия на одном или двух ушах. Человек все слышит, но приглушенно. Во втором случае слух пропадает полностью.
Почему закладывает уши
Если уши заложило, причин может быть несколько. В основном это связано с болезнями ЛОР-органов, серными пробками или перепадами давления.
Воспалительные болезни
Заложенность чаще всего является симптомом воспалительных заболеваний уха:
- Наружный отит диффузного типа – когда слуховой проход воспаляется, то существенно сужается в размерах из-за сильного отека.
 Поэтому человек может слышать звуки хуже или вообще не воспринимать. Это заболевание может быть вызвано вирусной, бактериальной или грибковой инфекцией.
Поэтому человек может слышать звуки хуже или вообще не воспринимать. Это заболевание может быть вызвано вирусной, бактериальной или грибковой инфекцией. - Средний отит – из-за воспалительного процесса в барабанной полости слух сильно снижается. Если не вылечить болезнь полностью, человек может ощущать заложенность уха после отита. Особенно это касается тех случаев, когда развиваются осложнения, повреждаются слуховые косточки или структуры внутреннего уха.
- Тубоотит – слуховая труба воспаляется и не может регулировать баланс давления в среднем ухе и носоглотке
Болезни других ЛОР-органов тоже дают этот неприятный симптом. Довольно часто люди ощущают заложенность уха при насморке. Это происходит, когда воспалительный процесс в носоглотке вызывает отек слуховой трубы. Чаще всего такое случается у тех, кто не умеет правильно сморкаться – выдувают слизь сразу из двух ноздрей.
Серные пробки
Плохая гигиена ушей приводит к скоплению серы внутри слуховых каналов и ощущению заложенности. Обычно эта проблема решается путем промывания.
Обычно эта проблема решается путем промывания.
Перепады давления
Когда человек летит в самолете, взбирается на гору, едет на лифте, он часто замечает, как заложило ухо. Это происходит из-за того, что при резкой смене высоты давление снаружи и внутри уха не успевает выравниваться. Обычно это чувство исчезает, когда человек сглатывает слюну, зевает, рассасывает леденец или драже. Также хорошо помогают от заложенности специальные беруши.
Что делать при заложенности уха?
Итак, у вас заложило ухо – что делать в этом случае? Для начала постарайтесь разобраться – почему это могло произойти. Возможно, это симптом временный и связан с реакцией ушей на изменения внешней среды – перепад давления, попадание воды и т д.
Есть несколько простых приемов, как убрать заложенность уха:
- Сглотните слюну или выпейте стакан воды – должен послышаться легкий хлопок, после чего уши «раскроются»
- Зевните или откройте рот, имитируя зевание
- Положите в рот леденец и рассасывайте
- Попробуйте высморкаться – сначала одной ноздрей, затем второй
- Если есть подозрение, что в уши попала вода, попробуйте вытряхнуть ее и промокнуть слуховые проходы ватными дисками
Если ухо заложило и шумит, вы чувствуете в нем боль, и у вас поднялась температура – обратитесь к врачу. В таких случаях снять симптоматику невозможно, не вылечив болезнь. Только квалифицированный ЛОР точно знает, что делать, если заложило ухо.
В таких случаях снять симптоматику невозможно, не вылечив болезнь. Только квалифицированный ЛОР точно знает, что делать, если заложило ухо.
Что не надо делать
При ушной заложенности люди часто пытаются снять ее разными народными методами, и этим лишь вредят. Они не знают точно, что делать, если заложило ухо и совершают кучу ошибок. Заложенные уши нельзя:
- Греть – это лишь усилит воспалительный процесс
- Пытаться «пробить» острыми предметами – вы можете повредить барабанную перепонку
- Закапывать различные капли и отвары – они могут вызвать аллергию
Вместо всего этого лучше записаться на прием к отоларингологу. Он найдет причину проблемы и скажет, что делать, когда заложило ухо.
Особенности лечения заложенности в «Беттертон»
Если у вас, заложило ухо, смело записывайтесь на прием в наш ЛОР-центр. Здесь работают опытные доктора с высокой квалификацией. Они проведут обследование с помощью современного метода отоскопии и найдут причину проблемы. Наши отоларингологи подробно рассказывают пациентам, у которых заложило ухо, что делать для снятия этого симптома, назначают эффективное лечение. Также они дают профилактические рекомендации, чтобы такого не случалось в будущем.
Наши отоларингологи подробно рассказывают пациентам, у которых заложило ухо, что делать для снятия этого симптома, назначают эффективное лечение. Также они дают профилактические рекомендации, чтобы такого не случалось в будущем.
Возможные осложнения
Когда пациент вовремя обращает внимание на то, что у него заложило ухо и лечится, снять симптом удается довольно быстро. В противном случае заложенность усиливается, и возможны:
- Перфорация барабанной перепонки
- Поражение слуховых косточек
- Воспаление внутреннего уха
- Необратимая потеря слуха
- Воспаление лицевого нерва и височной кости
- Менингит
Поэтому если у вас заложило ухо при простуде или по другим причинам, не откладывайте визит к доктору.
Профилактика
Когда ухо заложило, это неприятно и опасно для здоровья. Поэтому лучше избегать переохлаждений, пребывания на сквозняках, попадания в уши воды. Во время купания в бассейне или полета на самолете желательно использовать специальные беруши. Любые воспалительные процессы ЛОР-органов нужно лечить вовремя.
Любые воспалительные процессы ЛОР-органов нужно лечить вовремя.
Не пытайтесь самостоятельно заниматься лечением! Обратитесь к врачам отоларингологов в Центры слуха «Беттертон» в столице ×
Записаться на прием к врачу:
Воск, простуда и инфекции носовых пазух
Мы включаем продукты, которые, по нашему мнению, будут полезны нашим читателям. Если вы покупаете по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Обзор
Даже несмотря на то, что закупорка уха не может вызывать боли или дискомфорта, приглушенные звуки и напряжение при слухе могут быть настоящей неприятностью. Ваше ухо может разблокироваться само в течение нескольких часов или дней. Но несколько домашних средств и лекарств могут принести быстрое облегчение.
При лечении закупорки уха также полезно определить возможные причины закупорки.Таким образом вы и ваш врач сможете определить лучший способ избавиться от засора и предотвратить проблемы в будущем.
Закупорка евстахиевой трубы — одна из возможных причин закупорки уха. Евстахиева труба соединяет среднее ухо с горлом. Жидкость и слизь текут из уха в заднюю стенку глотки по этой трубке, где и проглатываются.
Но вместо того, чтобы течь в глотку, жидкость и слизь иногда могут скапливаться в среднем ухе и закупоривать ухо. Эта закупорка обычно сопровождает инфекцию, такую как простуда, грипп или синусит.Аллергический ринит также может вызвать закупорку евстахиевой трубы.
Другие симптомы закупорки, вызванной инфекцией или аллергией, включают:
- насморк
- кашель
- чихание
- боль в горле
Разблокирование евстахиевой трубы важно, потому что скопившаяся жидкость может вызвать инфекцию уха, которая является когда в среднее ухо попадают бактерии или вирусная инфекция.
Плавание также может вызвать ушную инфекцию. Это происходит, когда в ухе остается вода после купания.Эта влажная среда, известная как ухо пловца, способствует росту бактерий или грибков. Признаки ушной инфекции включают:
Признаки ушной инфекции включают:
- боль в ухе
- покраснение
- отток жидкости
- лихорадка
Некоторые люди испытывают временное закупоривание ушей во время подводного плавания, подъема в горы или полета в самолете. Быстрое изменение давления воздуха вне тела вызывает эту закупорку.
Евстахиева труба отвечает за выравнивание давления в среднем ухе.Но на больших высотах он не всегда может должным образом уравнять давление. В результате в ушах ощущается изменение давления воздуха. Забитое ухо иногда является единственным побочным эффектом изменения высоты. Если вы заболели высокогорной болезнью, у вас также может возникнуть головная боль, тошнота или одышка.
Ушная сера защищает ваше ухо, очищая слуховой проход и предотвращая попадание мусора в ухо. Воск обычно мягкий, но он может затвердеть и вызвать закупорку уха. Когда ушная сера вызывает закупорку уха, другие симптомы могут включать:
- боль в ухе
- звон в ушах
- головокружение
Использование ватной палочки для очистки внутри уха иногда вызывает эти закупорки.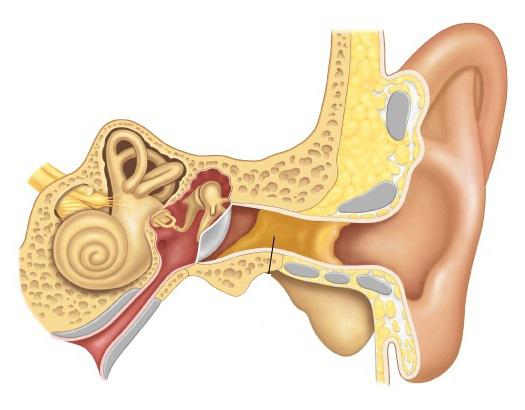 Ватные палочки нельзя помещать внутрь уха. Этот метод очистки позволяет глубже проникнуть в ушную серу.
Ватные палочки нельзя помещать внутрь уха. Этот метод очистки позволяет глубже проникнуть в ушную серу.
Акустическая невринома — это доброкачественное образование, которое развивается на черепном нерве, ведущем от внутреннего уха к мозгу. Эти опухоли обычно медленно растут и имеют небольшие размеры. Однако по мере их увеличения они могут оказывать давление на нервы во внутреннем ухе. Это может вызвать закупорку ушей, потерю слуха и звон в ухе.
Хотя закупорка ушей — отвлекающий фактор, обычно можно лечить домашними средствами.
Используйте маневр Вальсальвы
Этот простой прием помогает открыть евстахиеву трубу. Чтобы выполнить этот маневр, сделайте глубокий вдох и зажмите нос. Закрыв рот, попытайтесь осторожно выдохнуть через нос. Это должно создать достаточное давление, чтобы «щелкнуть» или прочистить ухо. Не дуйте слишком сильно, чтобы не повредить барабанную перепонку. Как только ваша евстахиева труба откроется, пожуйте жевательную резинку или сосите леденцы, чтобы она оставалась открытой.
Вдохните пар
Включите горячий душ и посидите в ванной 10-15 минут.Пар от горячей воды помогает разжижить слизь в ухе. Другой вариант — накрыть ухо горячей или теплой мочалкой.
Вытесните застрявшую жидкость
Вставьте указательный палец в пораженное ухо и осторожно проведите пальцем вверх и вниз. Этот метод помогает удалить застрявшую жидкость. Фен с низкой температурой, расположенный в нескольких сантиметрах от уха, также может помочь высушить жидкость в ухе.
Принимайте лекарства, отпускаемые без рецепта.
Лекарства, отпускаемые без рецепта (OTC), могут лечить закупорку уха, вызванную дренажом носовых пазух, простудой или аллергией.Примите лекарства от простуды или носовых пазух, содержащие противозастойное средство, или примите антигистаминные препараты. Обязательно следуйте инструкциям на этикетке.
Ушные капли
Набор для удаления ушной серы (набор для удаления ушной серы Debrox или система удаления серы из ушей мыши) может смягчить и смыть ушную серу из ушей.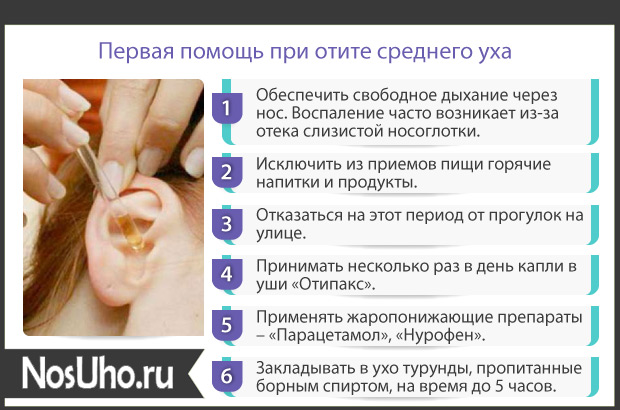 Вы также можете капнуть в ухо две или три капли теплого минерального масла, детского масла или перекиси водорода с помощью пипетки. Держите голову наклоненной в течение нескольких секунд после нанесения капель, чтобы смыть серу из уха.
Вы также можете капнуть в ухо две или три капли теплого минерального масла, детского масла или перекиси водорода с помощью пипетки. Держите голову наклоненной в течение нескольких секунд после нанесения капель, чтобы смыть серу из уха.
Обратитесь к врачу, если не можете прочистить уши домашними средствами. Если у вас скопилось скопление серы, может потребоваться ручное удаление серы врачом для ушей, носа и горла. Эти врачи используют специальные инструменты для отсасывания и удаления серы из уха. Если у вас закупорка евстахиевой трубы, рецептурные лекарства могут включать:
- антибиотик (ушная инфекция, инфекция носовых пазух)
- противогрибковый (ухо пловца)
- антигистаминный
Боль может сопровождать закупорку уха, особенно если у вас есть ухо инфекционное заболевание.Примите безрецептурное болеутоляющее в соответствии с указаниями, например:
- ибупрофен (мотрин)
- ацетаминофен (тайленол)
- напроксен натрия (алеве)
Поскольку невринома слухового прохода является доброкачественной опухолью, ваш врач может предложить операцию только в том случае, если опухоль большая или влияет на слух./GettyImages-174038219-570bc5735f9b5814082d5188.jpg)
Заложенное ухо обычно носит временный характер, и многие люди успешно занимаются самолечением домашними средствами и лекарствами, отпускаемыми без рецепта. Обратитесь к врачу, если ваши уши остаются заблокированными после экспериментов с различными домашними средствами, особенно если у вас потеря слуха, звон в ушах или боль.Возможно, вам потребуются ушные капли рецептурного действия или ручное удаление серы.
Кажется, у меня забиты уши, но нет боли — что это такое?
Если вы чувствуете, что у вас забиты уши, могут быть разные причины — и разные способы избавиться от этого чувства. Давай проверим их.
Когда у вас забиты уши, это неприятное ощущение. Звук становится приглушенным, как это иногда бывает при взлете самолета или когда вам в уши попадает вода.
Но если ощущение не исчезнет, это может быть не только поездка на самолете или поездка в общественный бассейн, которые заблокировали вам уши.
Есть большая разница между забитыми ушами, которые болят, и теми, которые не болят.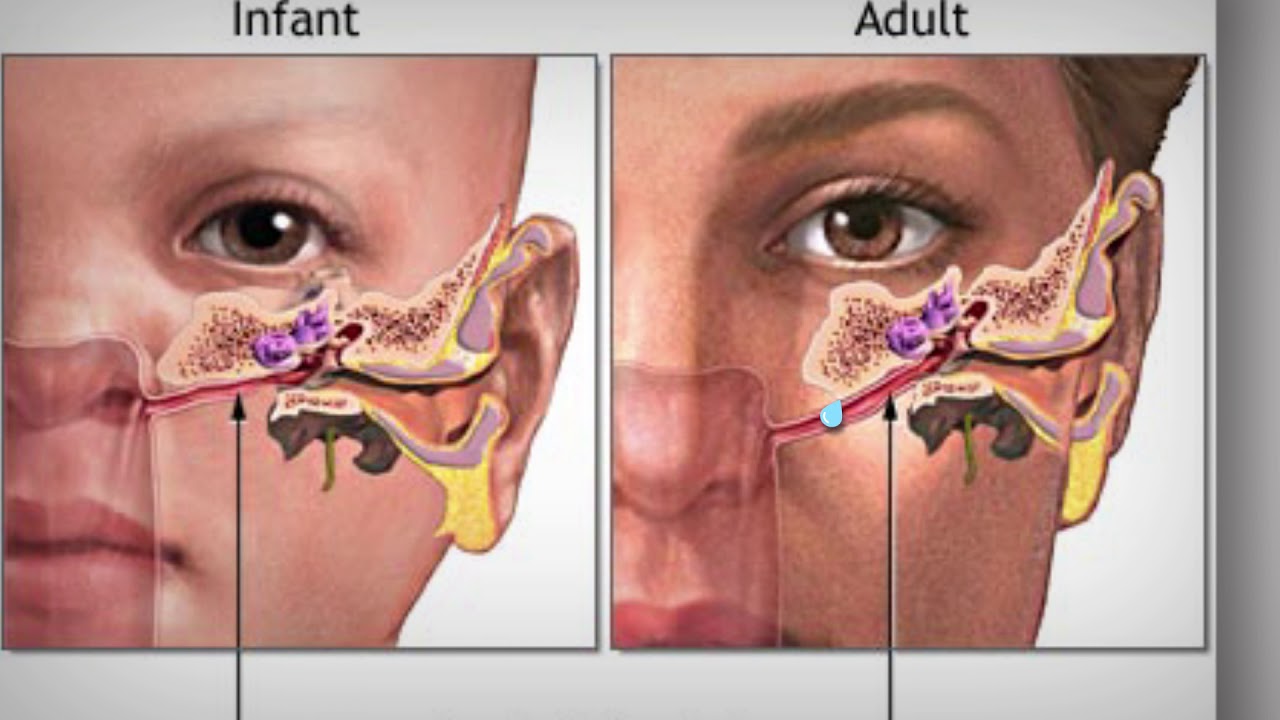
Как ощущаются ваши уши?
Кажется, у меня забито уши, и мне больно
Что ж, возможно, у вас ушная инфекция.
Инфекции уха очень распространены и могут быть вызваны многими причинами, включая инфекции носовых пазух, избыток слизи, аллергию и даже курение.Заложенные уши из-за легкой инфекции уха обычно длятся одну или две недели. Если проблемы во внутреннем ухе, они могут длиться дольше.
Легкие ушные инфекции проходят сами по себе, и вы можете облегчить боль с помощью обезболивающих, таких как ибупрофен или ацетаминофен, ушных капель или просто приложив к уху теплую ткань.
Если боль и закупорка не исчезнут через одну или две недели, вам следует обратиться к врачу.
Более серьезные инфекции внутреннего уха могут потенциально (в редких случаях) сопровождаться менингитом, разрывом барабанной перепонки или потерей слуха.
Мои уши забиты, но это не больно.
Тогда есть большая вероятность, что у вас избыток ушной серы.
В целом ушная сера отличная. Он защищает наши уши от грязи и бактерий и следит за тем, чтобы эти предметы не могли попасть в слуховой проход и повредить барабанные перепонки.
Но если у вас слишком много ушной серы, это может вызвать симптомы инфекции, шум в ушах, головокружение или кашель. И, как вы, наверное, уже знаете, это может повлиять на ваш слух.
На самом деле, если не удалить ушную серу, в какой-то момент она может вызвать потерю слуха.Так почему же у вас закладываются уши?
Люди производят разное количество ушной серы по разным причинам.Например, у некоторых людей плавание вызывает повышенное производство ушной серы.
Если вы производите много ушной серы, у вас больше шансов получить закупорку.
Слуховые аппараты или беруши препятствуют выпадению ушной серы из уха, а также могут вызвать закупорку.
Итак, если у вас образуется много ушной серы, или вы носите слуховые аппараты или много используете беруши, не забывайте время от времени чистить уши.
Что делать с ушами, забитыми ушной серой
Заманчиво схватить ватный тампон или уголок полотенца, но, пожалуйста, не делайте этого.Ватные палочки и уголки для полотенец могут усугубить ситуацию.
Если у вас заложены уши, лучшее решение — обратиться к врачу или специалисту в области здравоохранения.
Но если после чистки уши по-прежнему ощущаются заложенными, и боль по-прежнему не болит, у вас могут быть первые симптомы потери слуха. Это означает, что, возможно, пришло время пройти бесплатный тест у специалиста по слухопротезированию. Вы всегда можете начать с бесплатного онлайн-теста слуха, но если ваши уши заблокированы, есть большая вероятность, что ваш слух хуже, чем обычно, и что онлайн В конце концов, проверка слуха также побудит вас обратиться к специалисту по слухопротезированию.4 неожиданных причины, по которым ваши уши могут казаться забитыми
Засоренное ухо просто раздражает или может быть признаком другой проблемы?
Одним из наиболее сложных аспектов диагностики этой конкретной проблемы с ухом является множество причин, по которым пациент может чувствовать закупорку в ухе.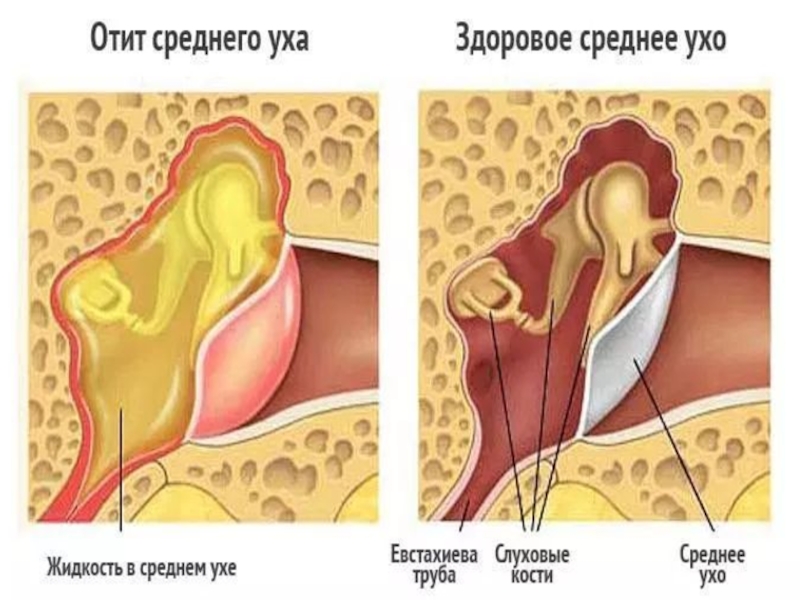 Общие причины включают простуду, инфекции носовых пазух, скопление серы, воду в ухе, перепады высоты, потерю слуха, проблемы с челюстью и многое другое.
Общие причины включают простуду, инфекции носовых пазух, скопление серы, воду в ухе, перепады высоты, потерю слуха, проблемы с челюстью и многое другое.
В большинстве случаев ощущение заложенности уха раздражает, но это поправимо.Тем не менее, проблему все же стоит решить не только потому, что она часто раздражает, но и потому, что лучше не пропустить что-то более серьезное, чем немного жидкости или воска в ухе.
Вот некоторые из наиболее частых причин закупорки уха, от наиболее до наименее распространенных, и то, что ЛОР Вирджинии может сделать, чтобы помочь.
Наращивание серы в ушном канале
Накопление серы в ухе — наиболее частая причина ощущения закупорки или закупорки. Единственным сопутствующим симптомом может быть небольшое снижение слуха.В большинстве случаев ЛОР-врач может просто удалить скопление ушной серы прямо в офисе.
Жидкость за барабанной перепонкой
Инфекция уха или вторичная проблема, связанная с заболеванием носа или носовых пазух, может вызвать образование жидкости за барабанной перепонкой. Эта жидкость может казаться прозрачной или инфицированной и сопровождаться болью в ушах и / или лихорадкой. Этому также могло предшествовать заболевание верхних дыхательных путей. Врач может диагностировать это с помощью физического осмотра.
Эта жидкость может казаться прозрачной или инфицированной и сопровождаться болью в ушах и / или лихорадкой. Этому также могло предшествовать заболевание верхних дыхательных путей. Врач может диагностировать это с помощью физического осмотра.
Мышечное напряжение или проблемы с челюстью
Артрит шеи, мышечное напряжение и сжатие или скрежетание зубами могут вызывать ощущение заложенности в ухе.Это связано с тем, что челюстной сустав находится прямо перед ухом, а основание черепа — прямо под ухом. Если эти области воспаляются из-за избыточного давления, сенсорные нервы, которые соединяются с ухом, также могут воспаляться, что может привести к проблемам с ухом.
В этих случаях боль может распространяться за пределы уха на шею или челюсть. Если стоматолог предупредил пациента о скрежете зубами, это следует учитывать. Если теплые компрессы не помогают решить проблему, ЛОР-врач направит вас к физиотерапии.
Потеря слуха
Иногда потеря слуха может проявляться в виде ощущения «закупорки уха» в совершенно чистом ухе. В противном случае пациент с потерей слуха может не замечать нарушения слуха, а может чувствовать только ощущение давления или переполнения. Комплексный тест слуха может помочь отличить потерю слуха от других состояний, которые могут вызвать ощущение закупорки в ухе.
В противном случае пациент с потерей слуха может не замечать нарушения слуха, а может чувствовать только ощущение давления или переполнения. Комплексный тест слуха может помочь отличить потерю слуха от других состояний, которые могут вызвать ощущение закупорки в ухе.
Варианты лечения
Практически во всех случаях обращение к ЛОР-терапевту при закупорке уха более целесообразно, чем при посещении терапевта.ЛОР-врач может диагностировать и лечить проблему быстрее и эффективнее, чем терапевт.
Если вы чувствуете закупорку в ухе и ищете решение, свяжитесь с ЛОР Вирджинии сегодня, чтобы записаться на прием.
Почему у меня забиты уши? Четыре общие причины
Предоставлено Дебби Клэсон, штатным сотрудником, Healthy Hearing
Последнее обновление 2020-09-22T00: 00: 00-05: 00
Бывают случаи, когда вы намеренно затыкаете уши — подумайте о пальцах или затычках для ушей — а иногда, ну, в других случаях, когда уши кажутся забитыми без уважительной причины.
Почему звук приглушен, когда внутри слухового прохода ничего нет? Причины могут варьироваться от совершенно безвредных (ушная сера) до аллергии и более коварных состояний, таких как тревожное расстройство или болезнь Меньера.
Вот четыре наиболее распространенных причины, по которым ваши уши могут быть забиты или забиты:
Сера ушная ретинированная
Обычно ушная сера — это способ защиты ушей организма. Его липкая консистенция улавливает грязь и другие загрязнители, действует как смазка и, поскольку она естественным образом выпадает из слухового прохода сама по себе, служит естественным самоочищающимся средством.Однако иногда это может повлиять на вашу способность слышать.
По данным Американской академии отоларингологии — хирургии головы и шеи, следующие симптомы указывают на то, что ушная сера вызывает проблему:
- Ощущение, что ухо забито
- Боль в ухе
- Частичная потеря слуха
- Тиннитус или звон в ушах
- Зуд, запах или выделения
- Кашель
получить облегчение!
Единственный способ узнать наверняка и безопасно удалить ушную серу из пораженного уха — это обратиться к врачу или специалисту по слуховым аппаратам. Учтите, что никогда не следует пытаться удалить ушную серу самостоятельно с помощью ватного тампона, детского масла или перекиси водорода. Вы можете не только случайно проколоть барабанную перепонку или протолкнуть ушную серу глубже в канал и вызвать закупорку, но и удаление этой естественной защитной смазки может привести к появлению сухих и зудящих ушей. Лучше позволить профессионалу определить, нуждаются ли ваши уши в более тщательной чистке, помимо того, что вы можете безопасно делать с помощью теплой мыльной мочалки.
Учтите, что никогда не следует пытаться удалить ушную серу самостоятельно с помощью ватного тампона, детского масла или перекиси водорода. Вы можете не только случайно проколоть барабанную перепонку или протолкнуть ушную серу глубже в канал и вызвать закупорку, но и удаление этой естественной защитной смазки может привести к появлению сухих и зудящих ушей. Лучше позволить профессионалу определить, нуждаются ли ваши уши в более тщательной чистке, помимо того, что вы можете безопасно делать с помощью теплой мыльной мочалки.
Подробнее: Почему чешутся уши и что с этим делать?
Жидкость в ухе
Заядлые пловцы, вероятно, слишком хорошо знакомы с этим болезненным состоянием; Однако даже те, кто не умеет плавать, тоже могут страдать от попадания жидкости в ухо.Жидкость может образовываться в ухе по нескольким причинам. Вот два самых распространенных:
Инфекция уха: Дети и взрослые, у которых развиваются инфекции среднего уха, могут испытывать ощущение заложенности уха из-за скопления жидкости за барабанной перепонкой. Хотя это состояние обычно проходит само по себе, оно может быть болезненным. Пора вызвать врача, если боль сильная, вы заметили жидкие выделения или симптомы сохраняются более суток. Детей младше шести месяцев следует немедленно осматривать.
Хотя это состояние обычно проходит само по себе, оно может быть болезненным. Пора вызвать врача, если боль сильная, вы заметили жидкие выделения или симптомы сохраняются более суток. Детей младше шести месяцев следует немедленно осматривать.
Плавание или купание: еще одна причина ценить ушную серу? Он сдерживает попадание воды в ухо, когда вы плаваете или купаетесь.Тем не менее, бывают случаи, когда вода может попасть в евстахиевы трубы при плавании, купании или во влажной среде. Если это так, попробуйте эти простые методы, чтобы стимулировать его стекание.
- Наклоните голову в сторону и осторожно потяните за мочку уха.
- Используйте теплый компресс. Это помогает открыть евстахиевы трубы, чтобы вода могла стекать естественным путем.
- Зевайте, жуйте, сделайте глубокий вдох или используйте маневр Вальсальвы, зажав нос и осторожно высморкавшись.
Синусовое давление
Возможно, вам знакомы заложенность носовых ходов и болезненность лица, вызванная давлением в носовых пазухах, но знали ли вы, что это также может вызвать временную потерю слуха? Полости носовых пазух — полости, расположенные в костях около носа и между глазами, — также расположены рядом с ушным проходом. Воспаление полостей носовых пазух может вызвать опухание евстахиевой трубы. Когда это происходит, соединение между средним ухом и горлом закрывается, что оказывает давление на барабанную перепонку, вызывая ощущение закупорки уха или, что еще хуже, боль и потерю слуха.
Воспаление полостей носовых пазух может вызвать опухание евстахиевой трубы. Когда это происходит, соединение между средним ухом и горлом закрывается, что оказывает давление на барабанную перепонку, вызывая ощущение закупорки уха или, что еще хуже, боль и потерю слуха.
К счастью, в большинстве случаев потеря слуха, вызванная инфекцией носовых пазух, давлением или синуситом, носит временный характер, и после того, как заложенность носовых пазух проходит, слух возвращается в норму. Тем не менее, если вы испытываете боль или внезапную потерю слуха из-за заложенности носовых пазух, обратитесь к семейному врачу.Они могут определить причину вашего дискомфорта и назначить лекарства для облегчения боли и отека.
Болезнь в ухе и COVID-19
Поскольку COVID-19 является респираторным вирусом, он иногда может вызывать заложенность носа, давление в носовых пазухах и боль возле ушей, хотя боль в ушах и заложенность ушей не являются обычными симптомами. Коронавирус чаще вызывает усталость, боль в горле, кашель, жар и озноб.
В очень редких случаях вирус был связан с внезапной потерей слуха.Если вы испытываете какие-либо симптомы простуды или гриппа, лучше всего обратиться к врачу, который посоветует вам, следует ли вам пройти обследование.
Подробнее: COVID-19 и потеря слуха
Ущерб от шума
Потеря слуха, вызванная шумом (NIHL), является одним из наиболее распространенных типов нейросенсорной тугоухости. По данным Национального института глухоты и других коммуникативных расстройств (NIDCD), около 40 миллионов американцев страдают потерей слуха на одно или оба уха, которая могла быть вызвана чрезмерным шумом в течение длительного периода времени или однократным воздействием. от очень громкого шума, такого как взрыв или взрыв.
Если у вас забиты уши или вы слышите звон в ушах (шум в ушах) после вечера с друзьями в клубе или после обеда на шумном спортивном стадионе, это, вероятно, связано с чрезмерным шумом. Хотя эти симптомы обычно проходят в течение 48 часов, вы можете предотвратить необратимую потерю слуха, приняв меры предосторожности в следующий раз, когда будете знать, что окажетесь в шумной обстановке:
- Надевайте беруши или другие средства защиты слуха, когда вы занимаетесь деятельностью, где уровень звука превышает 85 децибел (дБ).

- Убавьте громкость телевизора, автомобильного радио или любого личного электронного устройства, с которым вы используете наушники.
- Если вы не можете защитить свой слух от шума или уменьшить громкость, отойдите как можно дальше от него.
Другие менее частые причины
Беспокойство может вызвать чувство заложенности ушей, давление и боль
Люди, страдающие тревогой, нередко испытывают боль и давление в ушах, особенно во время панической атаки или в состоянии сильного стресса.Вы можете ощущать это как давление в ушах, ощущение полноты, боль или даже то, что ваши уши просто «странные». У вас может быть почти постоянное желание заткнуть уши, чтобы уменьшить давление, но хлопанье в ушах мало помогает вам почувствовать себя лучше.
Почему это происходит? Внутреннее ухо очень чувствительно к изменениям в жидкости и кровоснабжении. Если ваше сердце учащается и / или ваше кровяное давление повышается из-за беспокойства (и / или у вас сердечное заболевание), ваши уши могут быть повреждены очень быстро. Точно так же повышенный уровень гормонов стресса может изменить хрупкий баланс жидкости в вашем ухе, вызывая отек.
Точно так же повышенный уровень гормонов стресса может изменить хрупкий баланс жидкости в вашем ухе, вызывая отек.
Болезнь Меньера и нарушения равновесия
Люди с заболеваниями внутреннего уха, например, с болезнью Меньера, могут испытывать то, что они воспринимают как «переполненность уха», из-за дисбаланса ушных жидкостей во внутреннем ухе. Если этот симптом сопровождается головокружением, шумом в ушах или потерей слуха, вам следует обратиться за медицинской помощью.
Обратиться за помощью, если заложены уши
Несмотря на то, что мы рассмотрели четыре из наиболее распространенных причин, по которым у вас может возникнуть закупорка ушей, всегда разумно обратиться за советом к специалисту по слуховым аппаратам, когда у вас возникают проблемы со слухом.Не рекомендуется чистить уши дома с помощью домашних средств, таких как ушные свечи или ватный тампон.
Вот совет: найдите ближайшего к вам врача, специалиста по слуху или аудиолога и проверьте свой слух до того, как начнутся проблемы. Исходная информация, которую предоставляет первоначальный тест, станет для вашей медицинской бригады хорошим ориентиром для использования в чрезвычайной ситуации и для контроля вашего слуха.
Исходная информация, которую предоставляет первоначальный тест, станет для вашей медицинской бригады хорошим ориентиром для использования в чрезвычайной ситуации и для контроля вашего слуха.
Закупорка евстахиевой трубы | PeaceHealth
Обзор темы
Евстахиевы трубы (скажем, «ты-оставайся-ши-ун») соединяют средние уши с задней частью горла.Трубки помогают ушам отводить жидкость. Они также поддерживают давление воздуха в ушах на нужном уровне.
Когда вы глотаете или зеваете, трубки на короткое время открываются, чтобы впустить воздух, чтобы давление в средних ушах уравнялось с давлением вне ушей. Иногда в среднем ухе застревает жидкость или отрицательное давление. Давление за пределами уха становится слишком высоким. Это вызывает боль в ушах и иногда проблемы со слухом.
Это вызывает боль в ушах и иногда проблемы со слухом.
См. Изображение евстахиевой трубы.
Что вызывает закупорку евстахиевой трубы?
Отек от простуды, аллергии или инфекции носовых пазух может препятствовать раскрытию евстахиевой трубы.Это приводит к перепадам давления. В среднем ухе может скапливаться жидкость. Давление и жидкость могут вызвать боль. Вы также можете испытывать боль в ушах из-за перепадов давления во время полета в самолете, подъема или спуска в горы или ныряния с аквалангом. Жидкость в ухе может вызвать инфекцию (острый средний отит). Маленькие дети подвержены высокому риску ушных инфекций, потому что их евстахиевы трубы короче и легче закупориваются, чем у детей старшего возраста и взрослых.
Каковы симптомы?
Закупорка евстахиевой трубы может вызывать несколько симптомов, в том числе:
- Болят уши и ощущение полноты.

- Звон или треск в ушах.
- Проблемы со слухом.
- Чувство легкого головокружения.
Как диагностировать закупорку трубок?
Ваш врач спросит о ваших симптомах. Он или она будет смотреть вам в уши. Врач также может проверить, насколько хорошо вы слышите.
Как к ним относятся?
Закупорка евстахиевой трубы часто проходит сама по себе. Возможно, вам удастся открыть заблокированные трубки с помощью простого упражнения.Закройте рот, зажмите нос и осторожно высморкайтесь, как если бы вы высморкались. Также могут помочь зевота и жевательная резинка. Вы можете услышать или почувствовать «хлопок», когда трубки открываются, чтобы уравновесить давление внутри и снаружи ушей.
Если вы не можете открыть трубки, ваш врач может порекомендовать безрецептурное обезболивающее.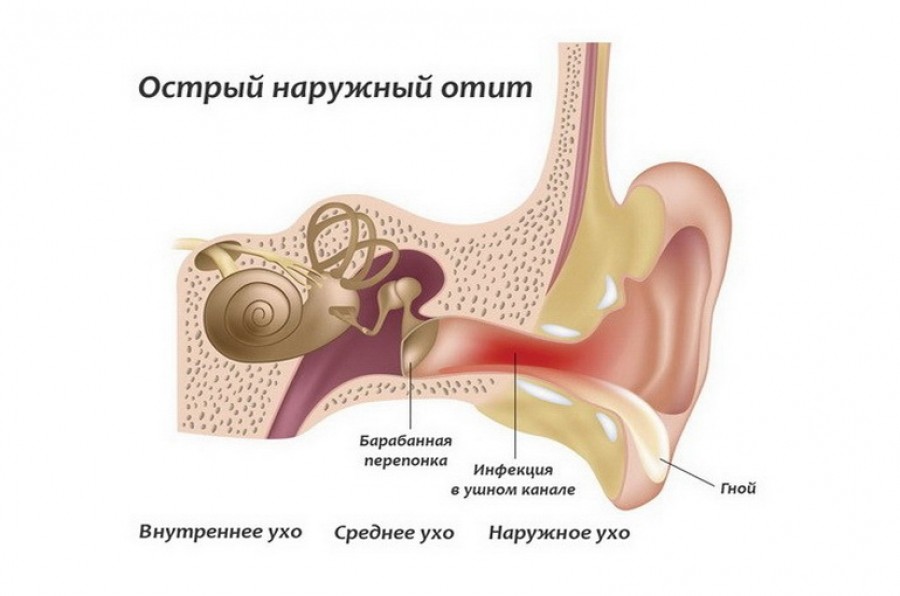 Если у вас аллергия, врач может назначить стероидное лекарство, которое вы распыляете в нос. Могут быть полезны противоотечные средства, которые вы принимаете внутрь или распыляете в нос.Если у вас ушная инфекция, вам могут потребоваться антибиотики.
Если у вас аллергия, врач может назначить стероидное лекарство, которое вы распыляете в нос. Могут быть полезны противоотечные средства, которые вы принимаете внутрь или распыляете в нос.Если у вас ушная инфекция, вам могут потребоваться антибиотики.
Теплая мочалка или грелка на низком уровне могут помочь от боли в ушах. Поместите ткань между грелкой и кожей, чтобы не обжечься. Не используйте грелку с детьми.
В некоторых случаях людям требуется операция по поводу закупорки евстахиевой трубы. Врач делает небольшой разрез в барабанной перепонке, чтобы слить жидкость и поддерживать одинаковое давление внутри и снаружи уха. Иногда врач вставляет небольшую трубку в барабанную перепонку.Трубка со временем выпадет.
Как предотвратить закупорку евстахиевой трубы?
Если у вас аллергия, поговорите со своим врачом о том, как лечить их, чтобы ваши пазухи оставались чистыми, а евстахиевы трубы оставались открытыми.
Находясь в самолете, вы можете жевать жвачку, зевать или пить жидкость во время взлета и посадки. Попробуйте выполнить упражнение, при котором вы аккуратно высморкаетесь, держа нос закрытым.
Причины, домашние средства и безопасность
Мы включаем продукты, которые, по нашему мнению, будут полезны нашим читателям.Если вы покупаете по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Уши — важные органы. Они интерпретируют звуковые волны для слуха, а также помогают поддерживать равновесие в теле.
В ушах есть канал, через который проходят поток звуковых волн и отток ушной серы.
К сожалению, бывают случаи, когда уши могут забиваться из-за факторов как снаружи, так и внутри уха. Заложенные уши могут повлиять на слух и чувство равновесия, а также вызвать боль и дискомфорт.
В этой статье рассматриваются различные причины закупорки ушей, некоторые домашние средства от этого состояния и когда следует обратиться к врачу.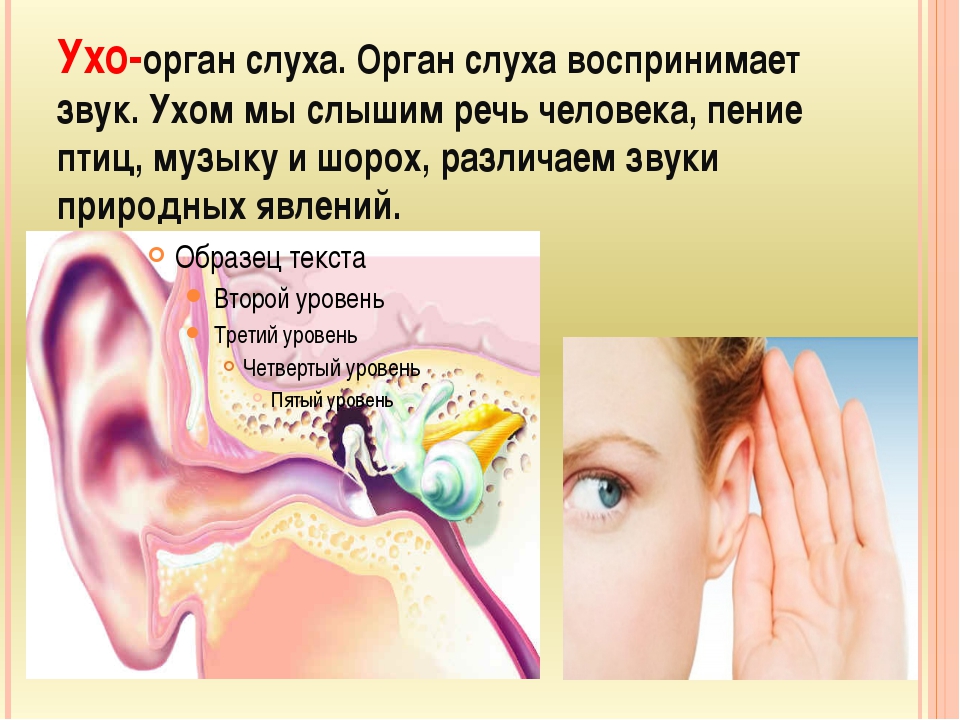
Некоторые из наиболее частых причин заложенности и закупорки ушей включают:
Баротравма уха
Это состояние, также известное как «ухо самолета», возникает, когда ухо не может должным образом нагнетать давление из-за изменения давления воздуха в ухе. самолет.
Инфекция уха
Поделиться на Pinterest Инфекция уха может привести к увеличению выработки жидкости, что может вызвать закупорку уха.Также известное как средний отит, инфекция уха возникает, когда в ухе накапливается жидкость и в ней начинают размножаться вирус или бактерии. Это вызывает боль и ощущение заложенности ушей.
Люди часто болеют ушной инфекцией после простуды или другого заболевания, которое приводит к увеличению выработки слизи в голове.
Избыточная жидкость и слизь могут воздействовать на уши и способствовать развитию ушных инфекций.
Пробивание ушной серы
Избыточное производство ушной серы может вызвать скопление серы, которая может заблокировать слуховой проход, создавая ощущение закупорки ушей.
Ношение слуховых аппаратов может привести к закупорке ушной серы, потому что ушная сера не может выйти так же легко из-за размещения слуховых аппаратов.
Посторонний предмет в ухе
Иногда небольшие приспособления, которые человек может использовать при попытке почистить уши, например, ватные палочки, могут застрять в слуховом проходе.
Дети также могут засовывать мелкие предметы в одно из ушей, что может вызвать ощущение закупорки.
Ухо пловца
Это состояние возникает, когда на ухо человека попадает вода, и вода попадает в ухо, вызывая инфекцию.
Хотя это состояние чаще всего встречается у пловцов, пловец может получить ухо после душа или другой влажной среды.
Как правило, важно использовать в домашних условиях только малоинвазивные методы лечения заложенности ушей.
Вот восемь советов по прочистке ушей в зависимости от причины засорения.
Избыток ушной серы
Уши естественным образом производят ушную серу. Естественные движения тела, такие как жевание и речь, обычно помогают вывести ушную серу из слухового прохода.
Естественные движения тела, такие как жевание и речь, обычно помогают вывести ушную серу из слухового прохода.
Иногда у человека выделяется избыток ушной серы. В этом случае некоторые домашние процедуры включают:
1. Размягчение воска
Ушная сера может быть слишком твердой и упакованной, чтобы покинуть слуховой проход естественным образом. Когда это происходит, могут помочь несколько капель определенных жидкостей, таких как детское масло, глицерин или минеральное масло. Закапывание 2–3 капель в ухо может помочь размягчить воск и облегчить его выход.
2. Спринцевание ушей
Спринцевание ушей может осуществляться после размягчения воска.Человек может приобрести набор для спринцевания в местной аптеке или обратиться к врачу.
Примерно через 15–30 минут после добавления капель для размягчения ушной серы человек может использовать набор для спринцевания, чтобы ввести воду в ухо. Вода должна быть комнатной температуры, чтобы не было головокружения.
Человек никогда не должен использовать шприц для ушей, если у него есть отверстие в барабанной перепонке или ушные трубки, через которые вода может попасть глубже в слуховой проход.
Ухо в самолете
Если уши забиваются или болят из-за изменений давления в самолете, могут помочь следующие шаги:
3.Маневр Вальсальвы
Этот маневр может помочь скорректировать давление в ушах.
Для выполнения маневра человек должен сделать глубокий вдох, зажать ноздри, закрыть рот и попытаться выдохнуть через сжатые ноздри. Чтобы эта техника работала, дыхание не должно быть чрезмерно сильным.
4. Пассивные техники
Поделиться на Pinterest Зевание может помочь открыть ушные трубки в ухе и облегчить симптомы засорения.Эти методы могут пассивно помочь открыть евстахиевы трубы, находящиеся в ухе, и уменьшить чувство наполнения или закупорки.
Примеры пассивных методов:
- питьевая вода
- жевательная резинка
- зевота
- частое глотание
5. Беруши
Беруши
Некоторые беруши продаются для тех, кто испытывает чувство самолета. В этих устройствах есть специальные фильтры, которые предназначены для обеспечения воздушного потока и выравнивания давления в ушах.
Хотя нет никаких серьезных научных доказательств их эффективности, отдельные сообщения предполагают, что эти беруши могут работать.
6. Противозастойные средства
Прием противозастойных средств перед полетом может помочь уменьшить отек слизистых оболочек, который может оказывать дополнительное давление на уши.
Калифорнийский университет в Беркли рекомендует принять пероральное противозастойное средство за час до вылета и еще одну дозу за час до снижения самолета для продолжительного полета. Снижение самолета — наиболее частое время, когда возникают проблемы с давлением в ушах.
Если вы хотите купить противозастойные средства, то в Интернете есть отличный выбор с тысячами отзывов покупателей.
Ухо пловца
Содержание уха в чистоте и сухости может помочь уменьшить чувство закупорки, которое возникает в ухе пловца, то есть инфекцию слухового прохода.
Человек может использовать ряд препаратов для «сушки» барабанной перепонки и предотвращения инфекции. Примеры включают:
7. Медицинский спирт или спирт и уксус
Несколько капель медицинского спирта или смеси одной части уксуса и одной части спирта могут помочь высушить уши.
8.Коммерческие препараты
Многие аптеки продают ушные капли в упаковке, предназначенные для удаления воды из ушей.
Если у кого-то есть отверстие в барабанной перепонке, нельзя использовать ушные капли.
В дополнение к этим советам, человек может использовать фен или осторожно высушить уши полотенцем после контакта с водой, чтобы ухо оставалось сухим.
Ношение берушей во время плавания или купания также может помочь снизить риск попадания воды глубоко в слуховой проход.
Некоторые распространенные инструменты для удаления ушной серы и прочистки ушей могут быть небезопасными и даже могут вызвать потерю слуха.
Одним из примеров является просвечивание ушей. В этом процессе используется ушная свеча, полая свеча, которая вставляется в ухо. Человек зажигает оголенный конец свечи, и создаваемое всасывание «вытягивает» ушную серу.
Однако люди получили ранения и ожоги от ушных свечей. В результате Американская академия отоларингологии — хирургии головы и шеи не одобряет использование ушных свечей.
Такие предметы, как ватные палочки и заколки для волос, нельзя использовать для чистки ушей. Эти инструменты могут продвигать ушную серу дальше в ухо и вводить новые бактерии, пыль или грязь.
Более высокий риск использования этих предметов заключается в том, что они могут вызвать порезы слухового прохода, что может привести к инфицированию, или повредить барабанную перепонку или кости среднего уха.
Поделиться на PinterestПытаться прочистить уши дома можно причинить больше вреда. Если уши не чистятся легко, необходима консультация врача. Различные причины заложенности ушей требуют разных методов лечения.
Во многих случаях лучше всего обратиться к врачу, чтобы прочистить уши. Иногда человек может непреднамеренно причинить дополнительный вред или ущерб домашними методами.
Если заложенность ушей не проходит легко дома, человеку следует обратиться к врачу, особенно если у него есть какие-либо из следующих симптомов:
- лихорадка выше 101 ° F у взрослого
- от умеренной до сильной боли в ухе
- усиливающаяся боль в ухе
- дренаж из уха с кровью или гноем
- изменения слуха
- сильное головокружение, которое не проходит
Врач, скорее всего, спросит о следующем:
- ухо симптомы, которые испытал человек
- любое лечение в домашних условиях
- что ухудшает или улучшает симптомы
Врач осмотрит ухо с помощью специального инструмента, называемого отоскопом.Это устройство предназначено для введения в ухо, чтобы врач мог осмотреть барабанную перепонку внутри слухового прохода.
Если ухо инфицировано, врач может назначить антибиотик, чтобы уменьшить количество бактерий внутри уха.
К сожалению, нет известных способов предотвратить чрезмерное накопление ушной серы, вызывающее закупорку ушей.
Люди могут практиковать профилактическое обслуживание, посещая специалиста по ушам, носу и горлу (ЛОР) каждые 6–12 месяцев для регулярной чистки ушной серой.
ЛОР-специалист может также прописать ушные капли, которые смягчают ушную серу и помогают предотвратить ее скопление.
Забитые уши и как от них избавиться
Закупорка ушей может быть вызвана несколькими причинами, в том числе жидкостью в ухе, изменениями атмосферного давления, чрезмерным содержанием ушной серы или предметами, блокирующими барабанную перепонку. У каждой причины свое лечение.
Если вы не уверены, что вызывает дискомфорт, стоит узнать мнение профессионала. Это поможет вам быстро решить проблему и избежать потенциальных осложнений.
Иллюстрация Эмили Робертс, VerywellЖидкость в ухе
Закупорка ушей может быть результатом скопления жидкости в слуховой трубе, также известной как евстахиева труба. Слуховая труба обычно переносит нежелательный мусор, в том числе жидкость и слизь из ушей, в заднюю часть глотки, где он проглатывается, но иногда он может закупориться, и жидкость попадает в среднее ухо.
Слуховая труба обычно переносит нежелательный мусор, в том числе жидкость и слизь из ушей, в заднюю часть глотки, где он проглатывается, но иногда он может закупориться, и жидкость попадает в среднее ухо.
Причины
Состояния, которые могут привести к закупорке слуховой трубы, могут включать в себя увеличенные структуры, такие как миндалины, аденоиды и носовые раковины, или сильную заложенность носа. Обычно уши закрываются на некоторое время после сильной простуды, а также могут быть вызванным аллергией.
Жидкость в ухе с большей вероятностью может быть причиной закупорки ушей у детей, поскольку их слуховая труба меньше в диаметре и, естественно, более горизонтальна, чем слуховая труба взрослого.
Симптомы
Несмотря на то, что ваши уши могут казаться заблокированными, обычно симптомы жидкости в ухе практически отсутствуют. Однако это может привести к потере слуха. Если его не диагностировать у маленьких детей, это может привести к задержке речи.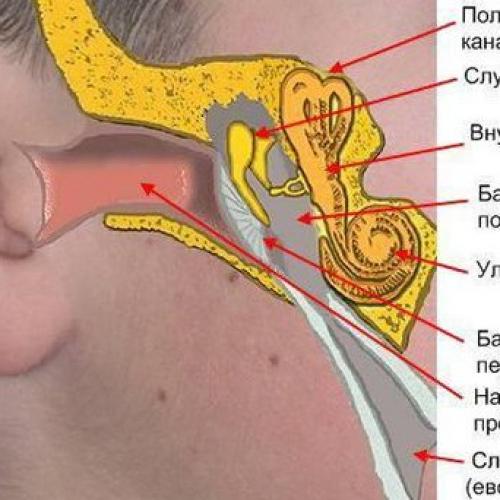 В тяжелых случаях может наблюдаться боль в ушах или давление, головокружение или потеря равновесия (головокружение), а также задержка крупной моторики (у маленьких детей).
В тяжелых случаях может наблюдаться боль в ушах или давление, головокружение или потеря равновесия (головокружение), а также задержка крупной моторики (у маленьких детей).
Лечение
Если у вас нет неприятных симптомов или если пациентом является ребенок, который не подвержен риску задержки развития, ваш врач может выбрать мониторинг жидкости с интервалом от трех до шести месяцев, чтобы увидеть, уходит ли она сама по себе. .
Лучшее лечение хронической закупорки ушей — установка ушных трубок (вентиляционных трубок) с помощью процедуры миринготомии.
Миринготомия и установка тимпаностомической трубки — это обычная процедура, выполняемая под анестезией, при которой в барабанной перепонке делается крошечное отверстие, а в слуховую трубу помещаются синтетические трубки, чтобы удерживать ее открытой.Эта трубка позволяет жидкости стекать из нее. Отверстие в барабанной перепонке заживает самостоятельно за несколько дней, а синтетические трубки выпадают без вмешательства примерно через год.
Изменение высоты
Закупорка ушей может быть вызвана быстрыми изменениями давления окружающей среды и его воздействием на слуховую трубу, известной как баротравма. Наряду с барабанной перепонкой слуховая труба помогает уравнять давление между средним и внешним ухом.
Вот почему ваши уши могут казаться заблокированными, когда вы поднимаетесь на крутые горы или взлетаете в самолете.Это также может произойти во время подводного плавания с аквалангом и, если не принять меры предосторожности, может привести к серьезным травмам уха, например к разрыву барабанной перепонки.
Лучший способ предотвратить баротравму и помочь заложенным ушам из-за перепадов высоты — часто глотать, жевать или зевать. Это открывает вашу обычно сжатую слуховую трубу, позволяя наружному воздуху попадать в ухо.
Вы также можете попробовать отпускаемое без рецепта противозастойное средство, если у вас обычно возникают проблемы с прочисткой ушей при изменении высоты; сделайте это за час до начала снижения. Если у вас аллергия, воспользуйтесь лекарством от аллергии в начале полета.
Если у вас аллергия, воспользуйтесь лекарством от аллергии в начале полета.
Если вы испытываете боль, отток жидкости или значительную потерю слуха, вам следует как можно скорее обратиться к врачу.
Избыточный воск в ушах
Иногда закупорка ушей может быть вызвана слишком большим количеством ушной серы. Это не обычная проблема, поскольку уши обычно имеют собственную встроенную систему очистки, но по неизвестным причинам у определенного процента населения может быть избыточное производство ушной серы.
Не пытайтесь удалить излишки ушной серы самостоятельно; позвольте своему врачу удалить его с помощью специального оборудования, чтобы не повредить барабанную перепонку и не протолкнуть серу еще дальше в ухо. FDA также предостерегло от использования ушных свечей.
Ваш врач может использовать один из следующих методов для удаления излишков ушной серы:
- Промойте ухо водой
- Зачерпните его с помощью специального инструмента, называемого кюреткой или серной ложкой.

- Используйте ушные капли, предназначенные для растворения ушной серы.
Посторонний предмет
Маленькие дети нередко кладут вещи себе в уши. Это может произойти из любопытства или по вызову друга, как и иностранная заложенность носа.
В зависимости от их возраста единственная подсказка, которую вы можете иметь, — это постоянное трение ушей и гримасы. С посторонними предметами у вашего ребенка не будет ни лихорадки, ни каких-либо симптомов простуды, если только препятствие не проявится достаточно долго, чтобы вызвать инфекцию.
Вы можете использовать фонарик, чтобы посмотреть, но вы не должны самостоятельно удалять посторонний предмет.Никогда не вставляйте в ухо что-либо острое, пытаясь удалить посторонний предмет.
Лучше всего съездить в кабинет педиатра, где специальное оборудование поможет врачу осмотреть и безопасно удалить предмет.
Если вы заметили утечку жидкости из уха или неприятный запах, вашему ребенку необходимо немедленно обратиться к врачу.

 Прежде чем к вам приехать на обследование нужно ли здесь пройти анализы и какие?
Прежде чем к вам приехать на обследование нужно ли здесь пройти анализы и какие?
 Такое ощущение что там какой то карманчик открывается, и пока не втяну — не закрывается. Когда закладывает очень громко слышу то что говорю. Что может быть?
Такое ощущение что там какой то карманчик открывается, и пока не втяну — не закрывается. Когда закладывает очень громко слышу то что говорю. Что может быть? Появились пульсирующие шумы в правом ухе после перенесённого отита. Есть ли у вас такое обследование и сколько это будет стоить?
Появились пульсирующие шумы в правом ухе после перенесённого отита. Есть ли у вас такое обследование и сколько это будет стоить? к. заболело горло. Оказалось фарингит, но стали болеть уши при глотании.
к. заболело горло. Оказалось фарингит, но стали болеть уши при глотании.

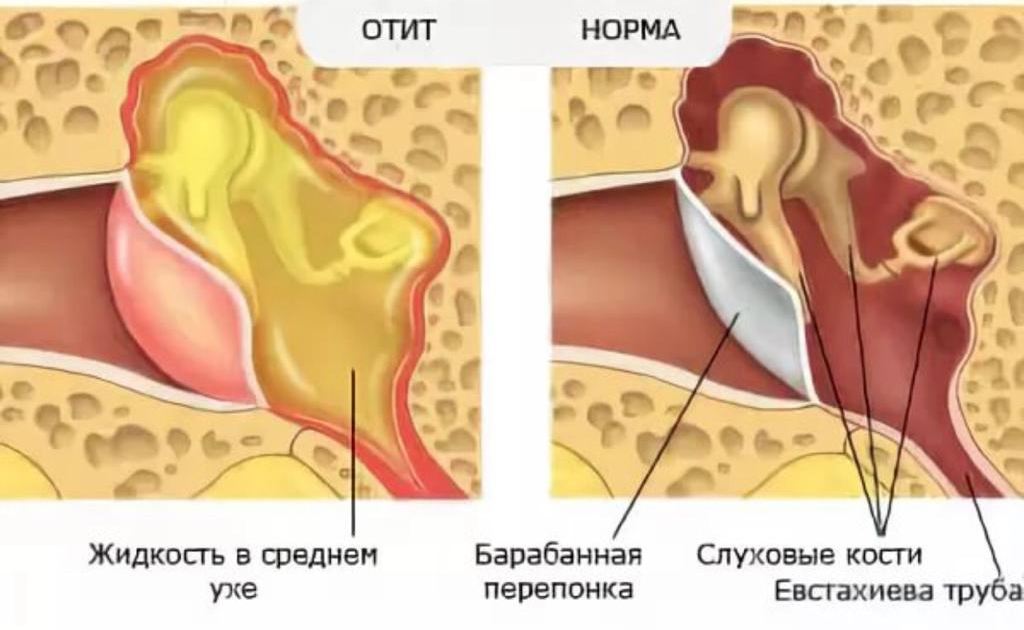 Что делать? У нас нет лор врача!
Что делать? У нас нет лор врача! Там мне сказали, что это грибок, также в носу герпес. Лечение — флуконазол, кандибиотик, мирамистин, лазерная терапия и промывание.
Там мне сказали, что это грибок, также в носу герпес. Лечение — флуконазол, кандибиотик, мирамистин, лазерная терапия и промывание.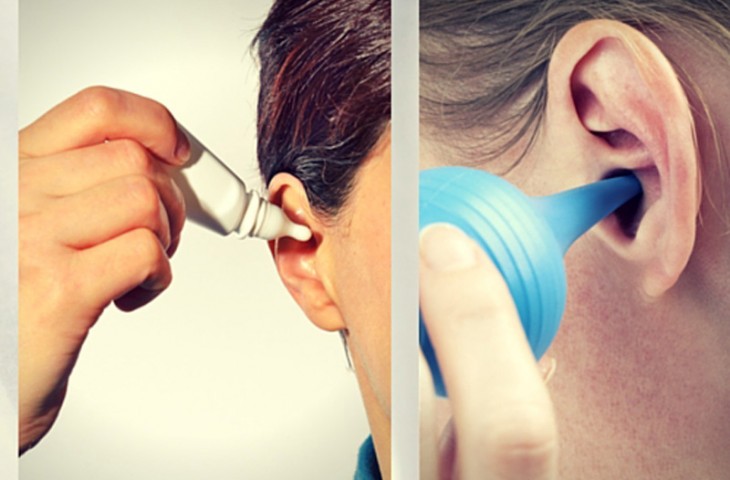 Скажите, вы сможете мне помочь?
Скажите, вы сможете мне помочь? Лор из поликлиники сказала, что с ухом все в порядке. Что делать?
Лор из поликлиники сказала, что с ухом все в порядке. Что делать?
 Поэтому человек может слышать звуки хуже или вообще не воспринимать. Это заболевание может быть вызвано вирусной, бактериальной или грибковой инфекцией.
Поэтому человек может слышать звуки хуже или вообще не воспринимать. Это заболевание может быть вызвано вирусной, бактериальной или грибковой инфекцией.




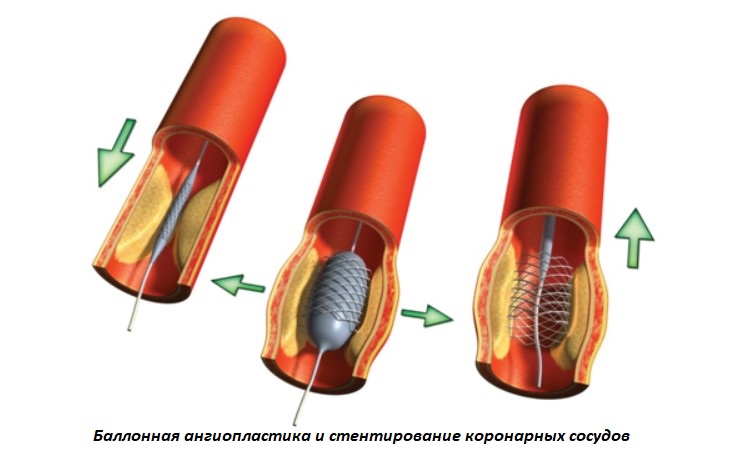










 Загрузка…
Загрузка…
 Кровохарканье – признак осложненного течения болезни.
Кровохарканье – признак осложненного течения болезни. Признаком недостаточности сердца может быть удушье.
Признаком недостаточности сердца может быть удушье. Некоторым больным показана коронарография.
Некоторым больным показана коронарография. Использование народных средств при такой симптоматике противопоказано.
Использование народных средств при такой симптоматике противопоказано. Избежать болезней сердца человеку поможет регулярный контроль за своим весом.
Избежать болезней сердца человеку поможет регулярный контроль за своим весом. Благодаря таким препаратам можно воздействовать напрямую на возбудителя заболевания.
Благодаря таким препаратам можно воздействовать напрямую на возбудителя заболевания.
 Следующий способ подходит для детей и беременных, которым прием медикаментов не рекомендуется.
Следующий способ подходит для детей и беременных, которым прием медикаментов не рекомендуется. Почему процедура дает хороший результат? Потому что сода является сильно щелочным средством, а в щелочной среде не выживает ни один вирус и бактерии. Любое воспаление всегда происходит в кислой среде и сами продукты воспаления являются кислотами. Кислота нейтрализуется щелочью, чем сода и является в чистом виде. Поэтому чем чаще при простуде вы полощите горло содой (чайная ложка на стакан теплой воды), тем быстрее будет снижаться воспаление. Важно: после того как вы пополоскали горло, ближайшие 30 минут не рекомендуется ничего есть и пить, чтобы щелочной раствор оказал максимальную пользу.
Почему процедура дает хороший результат? Потому что сода является сильно щелочным средством, а в щелочной среде не выживает ни один вирус и бактерии. Любое воспаление всегда происходит в кислой среде и сами продукты воспаления являются кислотами. Кислота нейтрализуется щелочью, чем сода и является в чистом виде. Поэтому чем чаще при простуде вы полощите горло содой (чайная ложка на стакан теплой воды), тем быстрее будет снижаться воспаление. Важно: после того как вы пополоскали горло, ближайшие 30 минут не рекомендуется ничего есть и пить, чтобы щелочной раствор оказал максимальную пользу. И не нужно бояться, что средство опасно, это не так. Существуют даже специальные настойки на чистом керосине — кожуры грецкого ореха. Эту настойку точно также применяют при воспалительных процессах от 1 до 3 капель за прием.
И не нужно бояться, что средство опасно, это не так. Существуют даже специальные настойки на чистом керосине — кожуры грецкого ореха. Эту настойку точно также применяют при воспалительных процессах от 1 до 3 капель за прием. И чаще всего страдает горло. Поэтому существует огромное количество способов его полоскания.
И чаще всего страдает горло. Поэтому существует огромное количество способов его полоскания.

 У ангин много различных форм, она заразна для окружающих и переносится тяжелей простуды.
У ангин много различных форм, она заразна для окружающих и переносится тяжелей простуды. Повысится устойчивость к самым разным неблагоприятным факторам: к перепаду температуры, холодному воздуху, переохлаждению.
Повысится устойчивость к самым разным неблагоприятным факторам: к перепаду температуры, холодному воздуху, переохлаждению.
 Обычная подсоленная вода способна защитить от патогенной микрофлоры.
Обычная подсоленная вода способна защитить от патогенной микрофлоры. Какие способы помогут с этим справиться? И эффективны ли те методы, которыми пользуется большинство, а именно «бабушкины методы»?
Какие способы помогут с этим справиться? И эффективны ли те методы, которыми пользуется большинство, а именно «бабушкины методы»? Правильные пропорции раствора для полоскания горла: одна столовая ложка соды на 200 мл теплой кипяченой воды. При первых симптомах боли в горле полоскать раствором соды или ромашки необходимо каждые два часа!
Правильные пропорции раствора для полоскания горла: одна столовая ложка соды на 200 мл теплой кипяченой воды. При первых симптомах боли в горле полоскать раствором соды или ромашки необходимо каждые два часа! Их использование оправданно. Как у любого лекарства, тут есть побочный эффект. Длительное использование антисептиков может привести к дисбиозу глотки – нарушению микрофлоры. Спреи и леденцы от боли в горле можно использовать не более четырех-пяти дней подряд!
Их использование оправданно. Как у любого лекарства, тут есть побочный эффект. Длительное использование антисептиков может привести к дисбиозу глотки – нарушению микрофлоры. Спреи и леденцы от боли в горле можно использовать не более четырех-пяти дней подряд!
 wday.ru
wday.ru Чистый керосин (авиационный бензин прозрачного цвета) — это одно из лучших средств для снятия сильного воспаления горла, но достать его в чистом виде крайне сложно. Необходимо обмакнуть вату в керосин, намотать на ложку или палочку и смазать больное гордо изнутри. Средство обладает удивительным свойством — быстро снимает любые воспаления за счет того, что проникает в глубину тканей и наносит колоссальный ущерб болезнетворной микрофлоре. И не нужно бояться, что средство опасно, это не так. Существуют даже специальные настойки на чистом керосине — кожуры грецкого ореха. Эту настойку точно также применяют при воспалительных процессах от 1 до 3 капель за прием.
Чистый керосин (авиационный бензин прозрачного цвета) — это одно из лучших средств для снятия сильного воспаления горла, но достать его в чистом виде крайне сложно. Необходимо обмакнуть вату в керосин, намотать на ложку или палочку и смазать больное гордо изнутри. Средство обладает удивительным свойством — быстро снимает любые воспаления за счет того, что проникает в глубину тканей и наносит колоссальный ущерб болезнетворной микрофлоре. И не нужно бояться, что средство опасно, это не так. Существуют даже специальные настойки на чистом керосине — кожуры грецкого ореха. Эту настойку точно также применяют при воспалительных процессах от 1 до 3 капель за прием.

 .
.


 Вот почему они выдержали испытание временем и продолжают оставаться лучшим выбором.Люди могут спокойно полагаться на полоскание соленой водой, чтобы избавиться от незначительных жалоб на горло.
Вот почему они выдержали испытание временем и продолжают оставаться лучшим выбором.Люди могут спокойно полагаться на полоскание соленой водой, чтобы избавиться от незначительных жалоб на горло. Соль — могущественный минерал. Он наносит один-два удара, высушивая ткани во рту, а также блокирует проникновение вирусов и бактерий в ваш организм.
Соль — могущественный минерал. Он наносит один-два удара, высушивая ткани во рту, а также блокирует проникновение вирусов и бактерий в ваш организм. Фактически это увеличило способность некоторых клеток бороться с вирусами.Представьте себе счастливые улыбающиеся горло и носовые ходы. Так мило.
Фактически это увеличило способность некоторых клеток бороться с вирусами.Представьте себе счастливые улыбающиеся горло и носовые ходы. Так мило.


 Возможно, это поможет снять воспаление в горле за несколько часов. Что тебе терять?
Возможно, это поможет снять воспаление в горле за несколько часов. Что тебе терять? Но простая смесь также может предотвратить двойное поражение инфекции. Эффект осмоса, который помогает вашему горлу, также эффективно выводит вредные патогены на ткани десен и создает солевой барьер, который помогает предотвратить их возвращение. (Эти эффекты были недавно доказаны в клиническом исследовании, посвященном влиянию соленой воды.)
Но простая смесь также может предотвратить двойное поражение инфекции. Эффект осмоса, который помогает вашему горлу, также эффективно выводит вредные патогены на ткани десен и создает солевой барьер, который помогает предотвратить их возвращение. (Эти эффекты были недавно доказаны в клиническом исследовании, посвященном влиянию соленой воды.)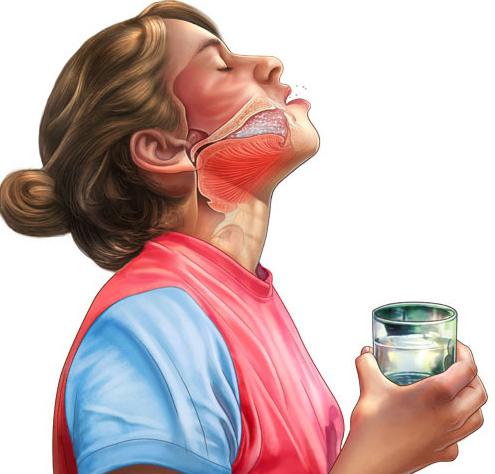 (И никто этого не хочет.)
(И никто этого не хочет.)

 Курение сигарет может вызвать
боль в горле или может усугубить ваши симптомы, вызвав дальнейшее воспаление горла
раздражение.
Курение сигарет может вызвать
боль в горле или может усугубить ваши симптомы, вызвав дальнейшее воспаление горла
раздражение.
 Медицинские работники десятилетиями использовали перекись в различных целях. Фактически, дантисты используют перекиси для безопасного и эффективного лечения инфекций десен с 1913 года.
Медицинские работники десятилетиями использовали перекись в различных целях. Фактически, дантисты используют перекиси для безопасного и эффективного лечения инфекций десен с 1913 года. Знакомая коричневая бутылка, которую можно найти в магазинах, содержит 3% перекиси водорода, которая слишком сильна для перорального применения. Разбавьте 3% перекись водорода до 1%, смешав две части воды с одной частью перекиси водорода. Вы можете смешать ½ стакана воды с ¼ стакана 3% перекиси водорода, например, чтобы получить 1% перекись водорода, которую можно безопасно использовать во рту; что-нибудь более сильное может вызвать раздражение.
Знакомая коричневая бутылка, которую можно найти в магазинах, содержит 3% перекиси водорода, которая слишком сильна для перорального применения. Разбавьте 3% перекись водорода до 1%, смешав две части воды с одной частью перекиси водорода. Вы можете смешать ½ стакана воды с ¼ стакана 3% перекиси водорода, например, чтобы получить 1% перекись водорода, которую можно безопасно использовать во рту; что-нибудь более сильное может вызвать раздражение.

 Проглатывание даже небольшого количества может вызвать боль в животе и возможную рвоту.
Проглатывание даже небольшого количества может вызвать боль в животе и возможную рвоту.
 Penn Medicine объясняет, что соленая вода может помочь убить бактерии, облегчить боль и разжижить слизь, что делает ее особенно полезной для облегчения симптомов.
Penn Medicine объясняет, что соленая вода может помочь убить бактерии, облегчить боль и разжижить слизь, что делает ее особенно полезной для облегчения симптомов. Как объясняют в клинике Майо, дети младше 6 лет обычно не могут правильно полоскать горло. По этой причине детям младшего возраста полоскание горла не рекомендуется.
Как объясняют в клинике Майо, дети младше 6 лет обычно не могут правильно полоскать горло. По этой причине детям младшего возраста полоскание горла не рекомендуется. Вам также следует обратиться к врачу, если у вас есть кровавая слюна, затрудненное глотание или дыхание, боль в суставах или любые другие симптомы, которые вас беспокоят.
Вам также следует обратиться к врачу, если у вас есть кровавая слюна, затрудненное глотание или дыхание, боль в суставах или любые другие симптомы, которые вас беспокоят. Полоскание соленой водой при боли в горле может принести некоторое облегчение, как и другие простые домашние средства.Если вас беспокоит боль в горле, обратитесь к врачу за советом о том, как лучше всего решить эту проблему.
Полоскание соленой водой при боли в горле может принести некоторое облегчение, как и другие простые домашние средства.Если вас беспокоит боль в горле, обратитесь к врачу за советом о том, как лучше всего решить эту проблему. Лекарства от боли в горле, такие как полоскание соленой водой, травяной чай, куриный суп и паровая баня, являются одними из многочисленных способов лечения боли в горле.
Лекарства от боли в горле, такие как полоскание соленой водой, травяной чай, куриный суп и паровая баня, являются одними из многочисленных способов лечения боли в горле. Соотношение соли и воды в растворе для полоскания может варьироваться, но отправной точкой является ½ чайной ложки соли на четыре унции теплой воды. Соленая вода вытягивает слизь из воспаленного горла и уменьшает отек. Для максимальной эффективности полоскайте рот соленой водой и булькайте в задней части глотки каждые несколько часов.
Соотношение соли и воды в растворе для полоскания может варьироваться, но отправной точкой является ½ чайной ложки соли на четыре унции теплой воды. Соленая вода вытягивает слизь из воспаленного горла и уменьшает отек. Для максимальной эффективности полоскайте рот соленой водой и булькайте в задней части глотки каждые несколько часов.
 Корень солодки обладает обезболивающими свойствами и может помочь укрепить иммунную систему в борьбе с вирусами, связанными с респираторными заболеваниями.Солодку нельзя применять беременным и кормящим женщинам.
Корень солодки обладает обезболивающими свойствами и может помочь укрепить иммунную систему в борьбе с вирусами, связанными с респираторными заболеваниями.Солодку нельзя применять беременным и кормящим женщинам. младше 1 года, но большинство семей ждут до 2 лет, прежде чем вводить сырой мед в рацион ребенка, на всякий случай.
младше 1 года, но большинство семей ждут до 2 лет, прежде чем вводить сырой мед в рацион ребенка, на всякий случай. Суп из курицы также может уменьшить заложенность носа, связанную с болью в горле. Отвар может разжижать слизь в горле, что облегчает откашливание.
Суп из курицы также может уменьшить заложенность носа, связанную с болью в горле. Отвар может разжижать слизь в горле, что облегчает откашливание. Можно залить кипятком порошок коры скользкого вяза, а затем дать чаю остыть, чтобы его можно было безопасно пить. Чай «Throat Coat» от Traditional Medicines содержит скользкий вяз и по вкусу напоминает лакрицу.
Можно залить кипятком порошок коры скользкого вяза, а затем дать чаю остыть, чтобы его можно было безопасно пить. Чай «Throat Coat» от Traditional Medicines содержит скользкий вяз и по вкусу напоминает лакрицу. Это лечебное средство на травах также имеет охлаждающий эффект из-за ментола в чайном листе. Мята перечная действует как противозастойное средство и может промывать слизистые оболочки. Кроме того, эфирное масло мяты перечной можно разбавить спреем для горла или жидкостью для полоскания рта, чтобы ускорить заживление.
Это лечебное средство на травах также имеет охлаждающий эффект из-за ментола в чайном листе. Мята перечная действует как противозастойное средство и может промывать слизистые оболочки. Кроме того, эфирное масло мяты перечной можно разбавить спреем для горла или жидкостью для полоскания рта, чтобы ускорить заживление. Полностью натуральное фруктовое мороженое, приготовленное из фруктов или сока, предпочтительнее сладкого ледяного мороженого, окрашенного пищевыми красителями. Фруктовое мороженое может вызвать увлажнение, особенно если пить жидкости трудно. Избегайте мороженого на основе молочных продуктов, поскольку оно может увеличить выработку слизи.
Полностью натуральное фруктовое мороженое, приготовленное из фруктов или сока, предпочтительнее сладкого ледяного мороженого, окрашенного пищевыми красителями. Фруктовое мороженое может вызвать увлажнение, особенно если пить жидкости трудно. Избегайте мороженого на основе молочных продуктов, поскольку оно может увеличить выработку слизи.
 Корень растения можно жевать, приготовить чай, использовать в виде масла в настойке или измельчить в капсуле.
Корень растения можно жевать, приготовить чай, использовать в виде масла в настойке или измельчить в капсуле.
 Целебные свойства барсучьего жира обусловлены полезными биологическими компонентами, которые зверек копит на время зимней спячки.
Целебные свойства барсучьего жира обусловлены полезными биологическими компонентами, которые зверек копит на время зимней спячки. Астма – сложное хроническое заболевание дыхательной системы, от которой страдает до 15% всего населения. Больные жалуются на кашель и приступы удушья.
Астма – сложное хроническое заболевание дыхательной системы, от которой страдает до 15% всего населения. Больные жалуются на кашель и приступы удушья. Овес применяют при хронических воспалениях, поэтому настойку рекомендуют употреблять больным бронхиальной астмой.
Овес применяют при хронических воспалениях, поэтому настойку рекомендуют употреблять больным бронхиальной астмой. Настой из калины обладает мочегонным и антисептическим действием, а также содержит много витаминов. В период затяжной болезни настои с ней пьют для укрепления иммунной системы. При лечении бронхиальной астмы интерес вызывают и ее противовоспалительные свойства.
Настой из калины обладает мочегонным и антисептическим действием, а также содержит много витаминов. В период затяжной болезни настои с ней пьют для укрепления иммунной системы. При лечении бронхиальной астмы интерес вызывают и ее противовоспалительные свойства. Иссоп – древнейшее лекарственное растение, известное со времен Гиппократа. Применяется не только для лечения астмы, но и других заболеваний легких: туберкулезе, плеврите и т.д.
Иссоп – древнейшее лекарственное растение, известное со времен Гиппократа. Применяется не только для лечения астмы, но и других заболеваний легких: туберкулезе, плеврите и т.д. Душица широко применяется в народной медицине и лечит большое количество заболеваний. В лечении бронхиальной астмы ценятся ее отхаркивающие свойства.
Душица широко применяется в народной медицине и лечит большое количество заболеваний. В лечении бронхиальной астмы ценятся ее отхаркивающие свойства. Рецепт: ингредиенты перемешиваются, заливаются несколькими стаканами кипятка и настаиваются в течение часа.
Рецепт: ингредиенты перемешиваются, заливаются несколькими стаканами кипятка и настаиваются в течение часа. ВАЖНО! Противопоказано при глаукоме и беременности.
ВАЖНО! Противопоказано при глаукоме и беременности.














 Они появляются у младенцев, у взрослых людей после операций на носовой перегородке, после ринопластики. Лечение корок белого цвета не требуется. Достаточно просто их удалить.
Они появляются у младенцев, у взрослых людей после операций на носовой перегородке, после ринопластики. Лечение корок белого цвета не требуется. Достаточно просто их удалить.
 Его также сопровождают другие симптомы:
Его также сопровождают другие симптомы:



 Это не так. Отсутствие лечения может вызвать ряд осложнений: постоянную заложенность носа, отсутствие нормального носового дыхания, частые носовые кровотечения, проблемы с обонянием, истончение слизистой. Поэтому важно вовремя обратиться к лор-врачу за квалифицированной помощью.
Это не так. Отсутствие лечения может вызвать ряд осложнений: постоянную заложенность носа, отсутствие нормального носового дыхания, частые носовые кровотечения, проблемы с обонянием, истончение слизистой. Поэтому важно вовремя обратиться к лор-врачу за квалифицированной помощью.


 Звоните и записывайтесь на приём по телефону +7 (495) 642-45-25. Мы вам обязательно поможем!
Звоните и записывайтесь на приём по телефону +7 (495) 642-45-25. Мы вам обязательно поможем!

 Герпес на внутренней части носа, может возникать в детей разного возраста.
Герпес на внутренней части носа, может возникать в детей разного возраста. Неприятные и достаточно болезненные ощущения, должны стать поводом для записи к врачу ЛОРу.
Неприятные и достаточно болезненные ощущения, должны стать поводом для записи к врачу ЛОРу.

 Бактерицидное свойство препарата поспособствует быстрому заживлению трещинок, избавит от сухой корочки на болячке.
Бактерицидное свойство препарата поспособствует быстрому заживлению трещинок, избавит от сухой корочки на болячке.

 Одновременно вырабатывают антитела, которые уничтожают инфекцию.
Одновременно вырабатывают антитела, которые уничтожают инфекцию.
 Сухие цветки можно купить в аптеке, либо заготовить летом. Высыпать их в подходящую ёмкость и полностью залить оливковым маслом.
Сухие цветки можно купить в аптеке, либо заготовить летом. Высыпать их в подходящую ёмкость и полностью залить оливковым маслом.
 Обязательно проконсультируйтесь с вашим лечащим врачом!
Обязательно проконсультируйтесь с вашим лечащим врачом!

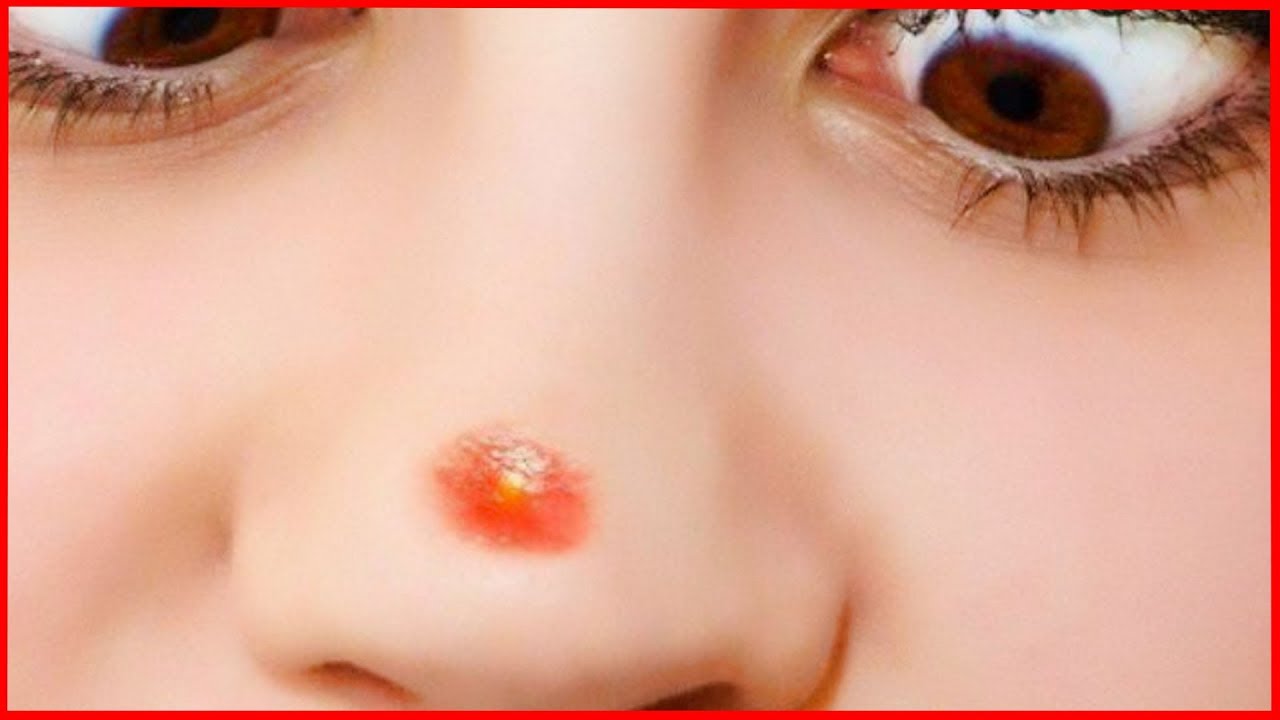

 Чтобы справиться с воспалением, он начал применять средство, которое в качестве побочного эффекта окрасило его нос в пурпурный цвет.
Чтобы справиться с воспалением, он начал применять средство, которое в качестве побочного эффекта окрасило его нос в пурпурный цвет. В ходе исследования в 2006 году группа голландских ученых выяснила, что эта привычка способствует распространению бактерий.
В ходе исследования в 2006 году группа голландских ученых выяснила, что эта привычка способствует распространению бактерий. Палец всегда не то чтобы под рукой, а прямо на самой руке — готовый инструмент! А салфетку еще поди отыщи.
Палец всегда не то чтобы под рукой, а прямо на самой руке — готовый инструмент! А салфетку еще поди отыщи. В ушном ходу расположена железа, производящая специальное вещество (серу), которое защищает ухо от пыли, инородных элементов, микроорганизмов и воды. В норме избыточное количество серы устраняется самостоятельно через наружный слуховой проход.
В ушном ходу расположена железа, производящая специальное вещество (серу), которое защищает ухо от пыли, инородных элементов, микроорганизмов и воды. В норме избыточное количество серы устраняется самостоятельно через наружный слуховой проход. В народе такое состояние называют насморком, который может сопровождаться дополнительной патологической симптоматикой. Насморк бывает настолько затяжным, что человек к нему привыкает и практически не обращает внимания.
В народе такое состояние называют насморком, который может сопровождаться дополнительной патологической симптоматикой. Насморк бывает настолько затяжным, что человек к нему привыкает и практически не обращает внимания. Такой метод, в ряде случаев, помогает избавиться от хронических процессов в полости носа, а также избежать более инвазивных вмешательств.
Такой метод, в ряде случаев, помогает избавиться от хронических процессов в полости носа, а также избежать более инвазивных вмешательств.


 По статистике, это самое частое ЛОР‐заболевание.
По статистике, это самое частое ЛОР‐заболевание. Отекшие и воспаленные ткани горла — серьезная помеха голосу.
Отекшие и воспаленные ткани горла — серьезная помеха голосу. Почему не нужно ходить без головного убора ранней весной?
Почему не нужно ходить без головного убора ранней весной? Однако простой насморк может вызвать очень серьезные осложнения. И одно из таких — фронтит или воспаление лобной пазухи. Как раз одним из признаков фронтита является отечность в области лба и верхнего века.
Однако простой насморк может вызвать очень серьезные осложнения. И одно из таких — фронтит или воспаление лобной пазухи. Как раз одним из признаков фронтита является отечность в области лба и верхнего века. В переводе с греческого «герпес» означает «ползучий, атакующий». Это значение и есть характеристика течения заболевания: кожа покрывается мелкими водянистыми пузырьками, которые зудят и вызывают неприятные ощущения.
В переводе с греческого «герпес» означает «ползучий, атакующий». Это значение и есть характеристика течения заболевания: кожа покрывается мелкими водянистыми пузырьками, которые зудят и вызывают неприятные ощущения. По статистике, до 18% пациентов, которые обращаются к ЛОРу, страдают от этой болезни.
По статистике, до 18% пациентов, которые обращаются к ЛОРу, страдают от этой болезни. Воспаление может распространиться на одну или на обе пазухи.
Воспаление может распространиться на одну или на обе пазухи.


 Однодневное голодание и горячее питье полностью устраняет отек слизистой носа. Препараты раувольфии при необходимости заменяют другими, не вызывающими насморка.
Однодневное голодание и горячее питье полностью устраняет отек слизистой носа. Препараты раувольфии при необходимости заменяют другими, не вызывающими насморка.

 д. на окружающую их клетчатку.
д. на окружающую их клетчатку.


 У некоторых людей также отмечаются полипы носа – похожие на виноград набухания слизистой оболочки носовых ходов и пазух. Некоторые люди с хроническим риносинуситом и полипами носа имеют аллергию на грибки воздуха, что может приводить к особому состоянию – аллергическому грибковому риносинуситу (АГРС).
У некоторых людей также отмечаются полипы носа – похожие на виноград набухания слизистой оболочки носовых ходов и пазух. Некоторые люди с хроническим риносинуситом и полипами носа имеют аллергию на грибки воздуха, что может приводить к особому состоянию – аллергическому грибковому риносинуситу (АГРС). Во всех исследованиях противогрибковые средства сравнивали с плацебо или отсутствием лечения. Большинство исследований было проведено хорошо. В исследованиях принимали участие пациенты с хроническим риносинуситом с полипами носа и без них.
Во всех исследованиях противогрибковые средства сравнивали с плацебо или отсутствием лечения. Большинство исследований было проведено хорошо. В исследованиях принимали участие пациенты с хроническим риносинуситом с полипами носа и без них. В сравнении с плацебо системные противогрибковые средства могут приводить к желудочно-кишечным расстройствам у меньшего числа пациентов.
В сравнении с плацебо системные противогрибковые средства могут приводить к желудочно-кишечным расстройствам у меньшего числа пациентов.


 Следует немедленно обратиться за медицинской помощью, поскольку вирус герпеса вызывает язву на роговице, которая может повредить зрение. Однако необратимое повреждение обычно можно предотвратить с помощью раннего лечения, включая лекарства для подавления вируса. Есть и другие более частые причины болезненного красного глаза, которые также требуют медицинского осмотра.
Следует немедленно обратиться за медицинской помощью, поскольку вирус герпеса вызывает язву на роговице, которая может повредить зрение. Однако необратимое повреждение обычно можно предотвратить с помощью раннего лечения, включая лекарства для подавления вируса. Есть и другие более частые причины болезненного красного глаза, которые также требуют медицинского осмотра.

 Крем с ацикловиром лучше всего работает при нанесении на волдырь на самых ранних стадиях развития герпеса, когда эта область покалывает. Однако не у всех появляются предупреждающие признаки надвигающегося герпеса.
Крем с ацикловиром лучше всего работает при нанесении на волдырь на самых ранних стадиях развития герпеса, когда эта область покалывает. Однако не у всех появляются предупреждающие признаки надвигающегося герпеса.

 Это различие не всегда легко или необходимо.
Это различие не всегда легко или необходимо. Затем они могут вторгнуться и колонизировать.
Затем они могут вторгнуться и колонизировать.
 Какой тип антибиотика вы получите, зависит от того, насколько обширны или серьезны волдыри.
Какой тип антибиотика вы получите, зависит от того, насколько обширны или серьезны волдыри. Импетиго настолько заразно, что может распространяться при любом тесном контакте.Взрослые, занимающиеся спортом, часто заражаются им от контакта кожи с кожей.
Импетиго настолько заразно, что может распространяться при любом тесном контакте.Взрослые, занимающиеся спортом, часто заражаются им от контакта кожи с кожей.

 Это приведет к распространению инфекции.
Это приведет к распространению инфекции. Если у вас или вашего ребенка импетиго, вымойте и продезинфицируйте все, с чем может контактировать инфекция, включая одежду, постельное белье, полотенца, игрушки или спортивный инвентарь.
Если у вас или вашего ребенка импетиго, вымойте и продезинфицируйте все, с чем может контактировать инфекция, включая одежду, постельное белье, полотенца, игрушки или спортивный инвентарь.



 Кроме того, герпес может периодически возвращаться на одних и тех же участках.
Кроме того, герпес может периодически возвращаться на одних и тех же участках. Эти язвы полностью заживают, редко оставляя шрам. Тем не менее вирус остается в организме, впадая в спячку в нервных клетках.
Эти язвы полностью заживают, редко оставляя шрам. Тем не менее вирус остается в организме, впадая в спячку в нервных клетках.



 Однако в некоторых случаях мазок с инфицированной кожи может быть отправлен в лабораторию для культивирования вируса, для роста которого требуется несколько дней. Также могут быть выполнены анализы крови.
Однако в некоторых случаях мазок с инфицированной кожи может быть отправлен в лабораторию для культивирования вируса, для роста которого требуется несколько дней. Также могут быть выполнены анализы крови.



 Он мешает крови эффективно доставлять кислород и питательные вещества и может развиваться в любом из кровеносных сосудов тела.
Он мешает крови эффективно доставлять кислород и питательные вещества и может развиваться в любом из кровеносных сосудов тела. Незараженные язвы и струпья обычно проходят сами по себе в течение нескольких дней.Важно не царапать и не ковырять раны, пока они заживают.
Незараженные язвы и струпья обычно проходят сами по себе в течение нескольких дней.Важно не царапать и не ковырять раны, пока они заживают.
 С медицинской точки зрения это небольшие кожные высыпания, наполненные маслом, мертвыми клетками кожи и бактериями.
С медицинской точки зрения это небольшие кожные высыпания, наполненные маслом, мертвыми клетками кожи и бактериями.
 Смесь из лука и мёда является полноценным источником витаминов группы В, аскорбиновой кислоты, витаминов А, Е, РР, К, а также целого комплекса микро- и макроэлементов
Каждый из продуктов обладает своими уникальными целебными компонентами, которые в комплексе оказывают благотворное воздействие на организм, при этом практически не имеют побочных эффектов. Лук и мёд — удачный симбиоз, который служит прекрасным натуральным и безопасным отхаркивающим средством для терапии кашля у детей. Для лечения кашля у детей рекомендуется применять специально разработанные народной медициной рецепты и строго соблюдать требуемые дозировки лекарства.
Смесь из лука и мёда является полноценным источником витаминов группы В, аскорбиновой кислоты, витаминов А, Е, РР, К, а также целого комплекса микро- и макроэлементов
Каждый из продуктов обладает своими уникальными целебными компонентами, которые в комплексе оказывают благотворное воздействие на организм, при этом практически не имеют побочных эффектов. Лук и мёд — удачный симбиоз, который служит прекрасным натуральным и безопасным отхаркивающим средством для терапии кашля у детей. Для лечения кашля у детей рекомендуется применять специально разработанные народной медициной рецепты и строго соблюдать требуемые дозировки лекарства. Спустя 4–5 часов лечебную луково-медовую кашицу можно применять для лечения кашля. Для этого детям дают по 1 ст. л. до 4 раз в сутки. Подобная кашица позволяет быстро избавить от вредоносных бактерий, повысить защитные свойства организма, служит эффективным отхаркивающим средством. Специалисты не советуют готовить лекарство впрок, поскольку измельчённый лук быстро теряет лечебные качества и эффективность. Ежедневно следует готовить свежую порцию средства.
Спустя 4–5 часов лечебную луково-медовую кашицу можно применять для лечения кашля. Для этого детям дают по 1 ст. л. до 4 раз в сутки. Подобная кашица позволяет быстро избавить от вредоносных бактерий, повысить защитные свойства организма, служит эффективным отхаркивающим средством. Специалисты не советуют готовить лекарство впрок, поскольку измельчённый лук быстро теряет лечебные качества и эффективность. Ежедневно следует готовить свежую порцию средства. Приготовленный сироп дают ребёнку по 1–2 ст. л. до 4 раз в сутки
Приготовленный сироп дают ребёнку по 1–2 ст. л. до 4 раз в сутки
 При одновременном приёме аптечных препаратов с этим средством следует предварительно проконсультироваться с педиатром
При одновременном приёме аптечных препаратов с этим средством следует предварительно проконсультироваться с педиатром Сахар с луком от кашля – это эффективное народное средство. С его помощью организм быстрее избавляется от вязкой мокроты и патогенной микрофлоры на слизистой дыхательных путей.
Сахар с луком от кашля – это эффективное народное средство. С его помощью организм быстрее избавляется от вязкой мокроты и патогенной микрофлоры на слизистой дыхательных путей.








 Загрузка…
Загрузка…




 После выздоровления необходимо сделать УЗИ, чтобы убедиться, что беременность развивается нормально,
Высокий уровень глюкозы опасен не только для женщины, но и для малыша – так как при избытке углеводов у ребенка внутриутробно формируется сахарный диабет, а размеры такого ребенка существенно превышают норму, возникает диабетическая фетопатия. На этом этапе необходим многократный контроль уровня глюкозы и коррекция доз вводимых инсулинов. В большинстве случаев приходится изменить привычную и удобную комбинацию пролонгированного инсулина с инсулином короткого действия и на всем протяжении беременности вводить инсулины короткого действия.
Результаты исследований подтвердили безопасность группы пенициллинов (АМОКСИЦИЛЛИНА, АМПИЦИЛЛИНА и т.п.). Оптимальным препаратом из этой группы с точки зрения безопасности оказался пенициллин. Большинство цефалоспоринов (ЦЕФАЗОЛИН, ЦЕФОТАКСИМ и другие), хотя и имели токсическое действие на плод на ранних сроках беременности, подтвердили в исследованиях необходимость применения при серьезных и угрожающих жизни инфекциях — тяжелых пневмониях (воспалении легких), мочевой инфекции, сепсисе (инфекции крови).
После выздоровления необходимо сделать УЗИ, чтобы убедиться, что беременность развивается нормально,
Высокий уровень глюкозы опасен не только для женщины, но и для малыша – так как при избытке углеводов у ребенка внутриутробно формируется сахарный диабет, а размеры такого ребенка существенно превышают норму, возникает диабетическая фетопатия. На этом этапе необходим многократный контроль уровня глюкозы и коррекция доз вводимых инсулинов. В большинстве случаев приходится изменить привычную и удобную комбинацию пролонгированного инсулина с инсулином короткого действия и на всем протяжении беременности вводить инсулины короткого действия.
Результаты исследований подтвердили безопасность группы пенициллинов (АМОКСИЦИЛЛИНА, АМПИЦИЛЛИНА и т.п.). Оптимальным препаратом из этой группы с точки зрения безопасности оказался пенициллин. Большинство цефалоспоринов (ЦЕФАЗОЛИН, ЦЕФОТАКСИМ и другие), хотя и имели токсическое действие на плод на ранних сроках беременности, подтвердили в исследованиях необходимость применения при серьезных и угрожающих жизни инфекциях — тяжелых пневмониях (воспалении легких), мочевой инфекции, сепсисе (инфекции крови). Также было доказано, что в необходимых для лечения дозах после первого триместра беременности эта группа лекарств может применяться. Другие антибактериальные препараты также доказали свою относительную безопасность у беременных. Это группа макролидов — их представителем являются знакомые нам ЭРИТРОМИЦИН, АЗИТРОМИЦИН и т.п. Хотя данные по применению АЗИТРОМИЦИНА не столь многочисленны, они довольно оптимистичны.
Надо знать , что Антибиотики действуют далеко не на все микроорганизмы. Прежде всего необходимо помнить, что антибиотики бесполезно применять при:
ОРВИ, гриппе — эти состояния вызываются вирусами, на которые антибиотики не оказывают никакого действия;
неуточненной повышенной температуре — антибиотики не являются жаропонижающими и обезболивающими препаратами;
кашле — существует множество причин кашля: вирусные инфекции, аллергия, бронхиальная астма, повышенная чувствительность бронхов к раздражителям внешней среды и многие другие, и лишь в ряде случаев причина кашля связана с микроорганизмами;
расстройствах кишечника — совершенно не обязательно, что данное состояние является признаком кишечной инфекции.
Также было доказано, что в необходимых для лечения дозах после первого триместра беременности эта группа лекарств может применяться. Другие антибактериальные препараты также доказали свою относительную безопасность у беременных. Это группа макролидов — их представителем являются знакомые нам ЭРИТРОМИЦИН, АЗИТРОМИЦИН и т.п. Хотя данные по применению АЗИТРОМИЦИНА не столь многочисленны, они довольно оптимистичны.
Надо знать , что Антибиотики действуют далеко не на все микроорганизмы. Прежде всего необходимо помнить, что антибиотики бесполезно применять при:
ОРВИ, гриппе — эти состояния вызываются вирусами, на которые антибиотики не оказывают никакого действия;
неуточненной повышенной температуре — антибиотики не являются жаропонижающими и обезболивающими препаратами;
кашле — существует множество причин кашля: вирусные инфекции, аллергия, бронхиальная астма, повышенная чувствительность бронхов к раздражителям внешней среды и многие другие, и лишь в ряде случаев причина кашля связана с микроорганизмами;
расстройствах кишечника — совершенно не обязательно, что данное состояние является признаком кишечной инфекции. Нарушение стула может быть вызвано многими причинами — от простой непереносимости какого-либо продукта до некоторых инфекций, когда в организм попадает не возбудитель, а вырабатываемый им токсин.
При грибковых поражениях (кожные грибковые инфекции, кандидозы слизистых оболочек, которые часто называют «молочницей») используются узкоспецифические препараты, а не распространенные антибиотики.
Нарушение стула может быть вызвано многими причинами — от простой непереносимости какого-либо продукта до некоторых инфекций, когда в организм попадает не возбудитель, а вырабатываемый им токсин.
При грибковых поражениях (кожные грибковые инфекции, кандидозы слизистых оболочек, которые часто называют «молочницей») используются узкоспецифические препараты, а не распространенные антибиотики. В III триместре прием этих препаратов противопоказан. Как любые обезболивающие при беременности, Нурофен® важно использовать кратковременно, разово, только по необходимости и следует избегать курсового приема 5,7-12.
В III триместре прием этих препаратов противопоказан. Как любые обезболивающие при беременности, Нурофен® важно использовать кратковременно, разово, только по необходимости и следует избегать курсового приема 5,7-12. При боли или лихорадке их принимают по 1 таблетке8,11, а Нурофен® Экспресс Форте по 1 капсуле до 3-х раз в сутки10.
При боли или лихорадке их принимают по 1 таблетке8,11, а Нурофен® Экспресс Форте по 1 капсуле до 3-х раз в сутки10.
 М. 2009. — 656 c, глава 21
М. 2009. — 656 c, глава 21 | ЖЕНЕВА — Результаты исследования, проведенного в США и опубликованного 29 июля в журнале The Lancet [1], указывают на повышенный риск заболевания в тяжелой форме или с летальным исходом у беременных женщин, инфицированных пандемическим вирусом h2N1.
| ЖЕНЕВА — Результаты исследования, проведенного в США и опубликованного 29 июля в журнале The Lancet [1], указывают на повышенный риск заболевания в тяжелой форме или с летальным исходом у беременных женщин, инфицированных пандемическим вирусом h2N1.

 Некоторые предварительные исследования указывают на то, что одним из факторов риска более тяжелого заболевания может служить ожирение, особенно в крайне выраженной форме.
Некоторые предварительные исследования указывают на то, что одним из факторов риска более тяжелого заболевания может служить ожирение, особенно в крайне выраженной форме.


 Иначе говоря, антигистаминные препараты могут устранять симптомы аллергических заболеваний1, 5, но не ОРЗ. Промывание со слизистой носа частиц, вызывающих воспаление, может оказаться действенным в обоих случаях.
Иначе говоря, антигистаминные препараты могут устранять симптомы аллергических заболеваний1, 5, но не ОРЗ. Промывание со слизистой носа частиц, вызывающих воспаление, может оказаться действенным в обоих случаях.

 Поэтому важно контролировать лихорадку и лечить ее первопричину.
Поэтому важно контролировать лихорадку и лечить ее первопричину.
 Центры по контролю и профилактике заболеваний (CDC) отмечают, что вакцинация против гриппа безопасна для беременных. Таким образом, беременный человек может пожелать сделать прививку от гриппа в начале сезона гриппа, чтобы снизить риск заражения.
Центры по контролю и профилактике заболеваний (CDC) отмечают, что вакцинация против гриппа безопасна для беременных. Таким образом, беременный человек может пожелать сделать прививку от гриппа в начале сезона гриппа, чтобы снизить риск заражения.
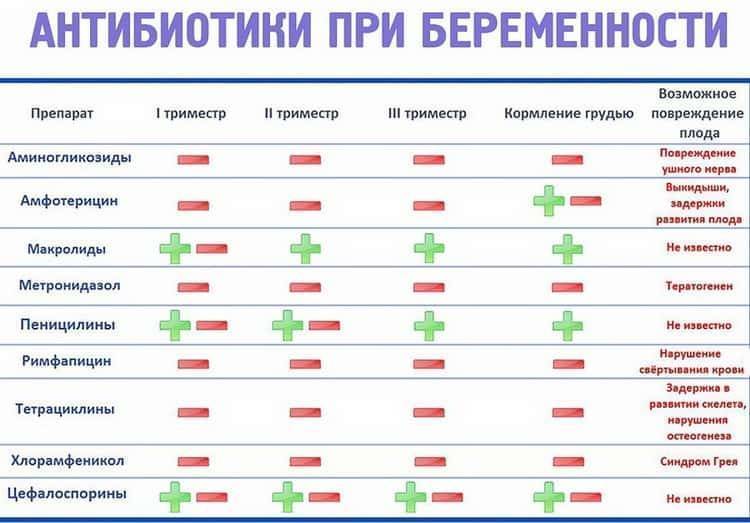 Итак, если вы чувствуете озноб, лучше всего поговорить со своей акушеркой (или со своим терапевтом, если вы еще не встречались с акушеркой).
Итак, если вы чувствуете озноб, лучше всего поговорить со своей акушеркой (или со своим терапевтом, если вы еще не встречались с акушеркой). Низкая активность щитовидной железы диагностируется путем анализа крови для измерения уровня гормонов.
Низкая активность щитовидной железы диагностируется путем анализа крови для измерения уровня гормонов.




 Это приводит к чувству прохлады.
Это приводит к чувству прохлады.


 Это поможет мужской сперме быстрее и короче достичь яйцеклетки.
Это поможет мужской сперме быстрее и короче достичь яйцеклетки. Итак, если у вас озноб во время беременности, вашим первым инстинктом может быть вопрос, есть ли проблемы с вашей беременностью. Будьте уверены, холод во время беременности — не обязательно красный флаг. Мы здесь, чтобы помочь вам справиться с этим ознобом и узнать, когда позвонить акушеру.
Итак, если у вас озноб во время беременности, вашим первым инстинктом может быть вопрос, есть ли проблемы с вашей беременностью. Будьте уверены, холод во время беременности — не обязательно красный флаг. Мы здесь, чтобы помочь вам справиться с этим ознобом и узнать, когда позвонить акушеру.
 В одну минуту тебе жарко, в следующую тебе холодно. Повторите примерно семь миллионов раз и — вуаля! — у тебя беременность. Кроме того, повышенные гормоны способствуют утреннему недомоганию, из-за чего маме становится практически невозможно сдерживать себя. Без пищи для преобразования в энергию организму может быть сложно согреться (что приводит к ознобу).
В одну минуту тебе жарко, в следующую тебе холодно. Повторите примерно семь миллионов раз и — вуаля! — у тебя беременность. Кроме того, повышенные гормоны способствуют утреннему недомоганию, из-за чего маме становится практически невозможно сдерживать себя. Без пищи для преобразования в энергию организму может быть сложно согреться (что приводит к ознобу). Бывают моменты (многие из них), когда вам кажется, что вы просто не можете расслабиться — не говоря уже обо всех тех ночных походах в туалет, чтобы пописать или, если ваша тошнота не только до утра, то рвоты.
Бывают моменты (многие из них), когда вам кажется, что вы просто не можете расслабиться — не говоря уже обо всех тех ночных походах в туалет, чтобы пописать или, если ваша тошнота не только до утра, то рвоты.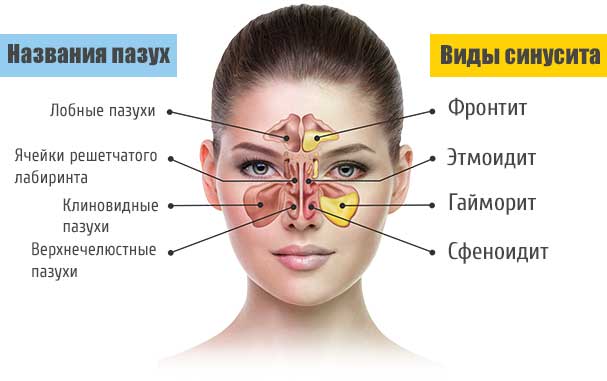
























 Обязательно проведение антибактериальной терапии (антибиотики).
Обязательно проведение антибактериальной терапии (антибиотики).
 Удалять надо. Такие операции делаем.
Удалять надо. Такие операции делаем. У нас хронический отит ? Можно что-то сделать ?
У нас хронический отит ? Можно что-то сделать ?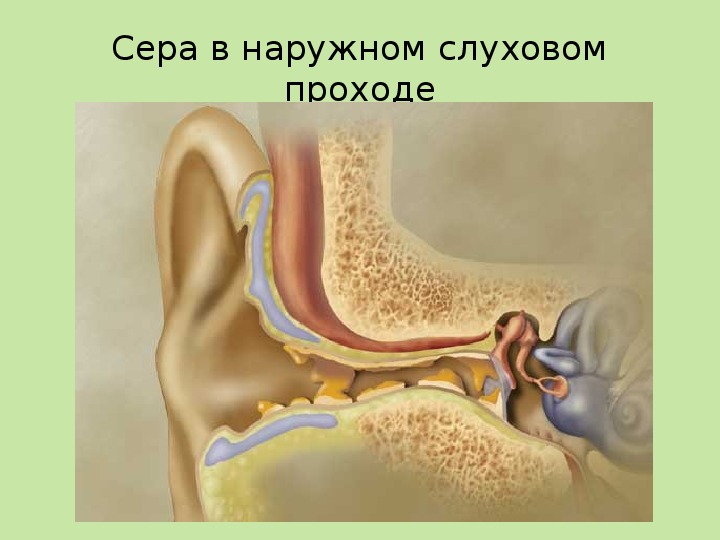 Но еще больший риск – пустить все на самотек, авось пронесет… Осложнения хронического гнойного отита очень страшны, часто — печальны. Наша задача этого не допустить.
Но еще больший риск – пустить все на самотек, авось пронесет… Осложнения хронического гнойного отита очень страшны, часто — печальны. Наша задача этого не допустить. Насколько я знаю, сейчас в Москве этим занимаются.В Израиле, США, Франции- точно. Сразу скажу — очень дорого.
Насколько я знаю, сейчас в Москве этим занимаются.В Израиле, США, Франции- точно. Сразу скажу — очень дорого.

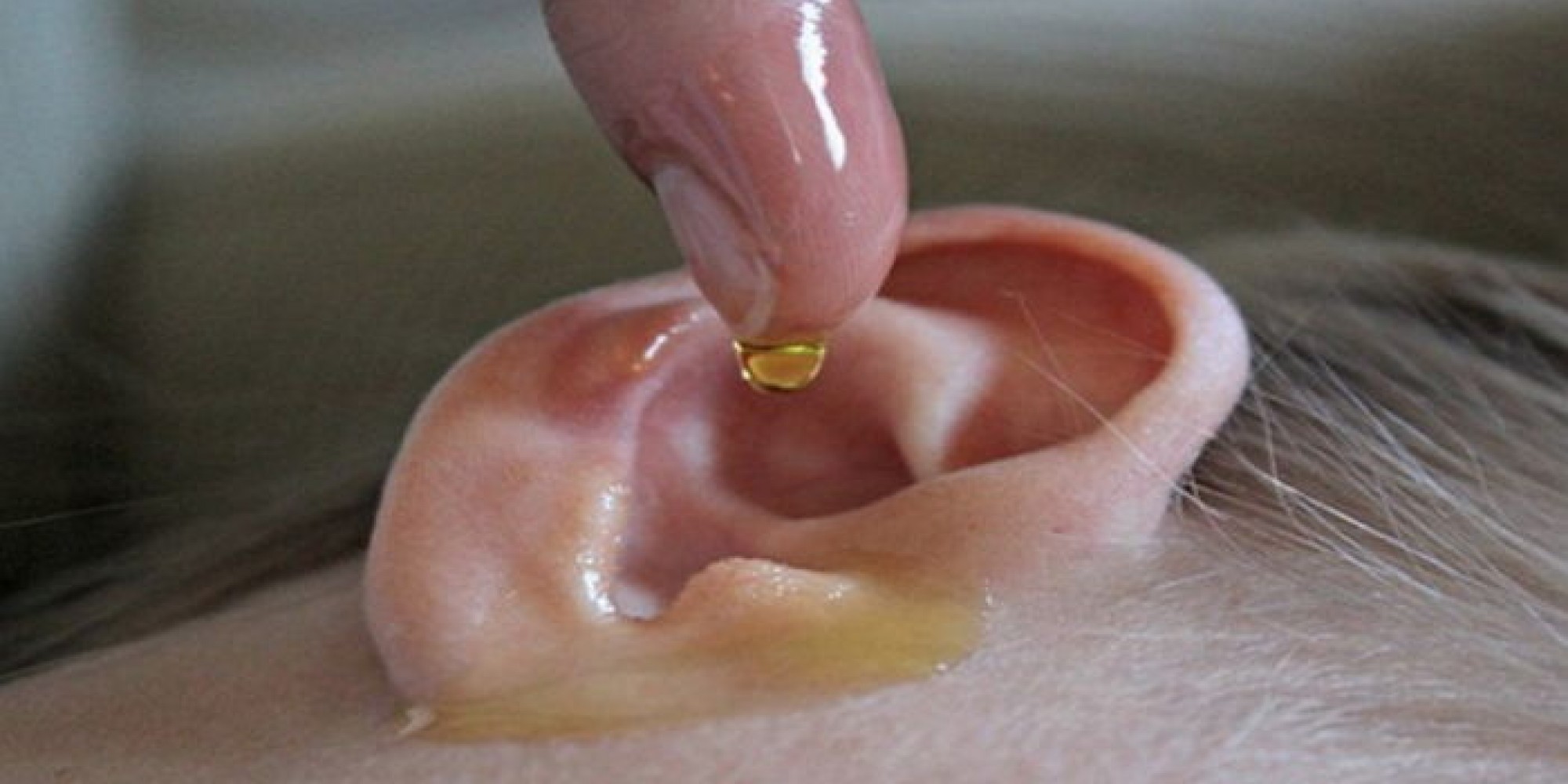 Наши питомцы страдают от него гораздо чаще, чем мы. Многие владельцы не уделяют данной проблеме должного внимание, и это зачастую является главной причиной серьезных осложнений отита!
Наши питомцы страдают от него гораздо чаще, чем мы. Многие владельцы не уделяют данной проблеме должного внимание, и это зачастую является главной причиной серьезных осложнений отита!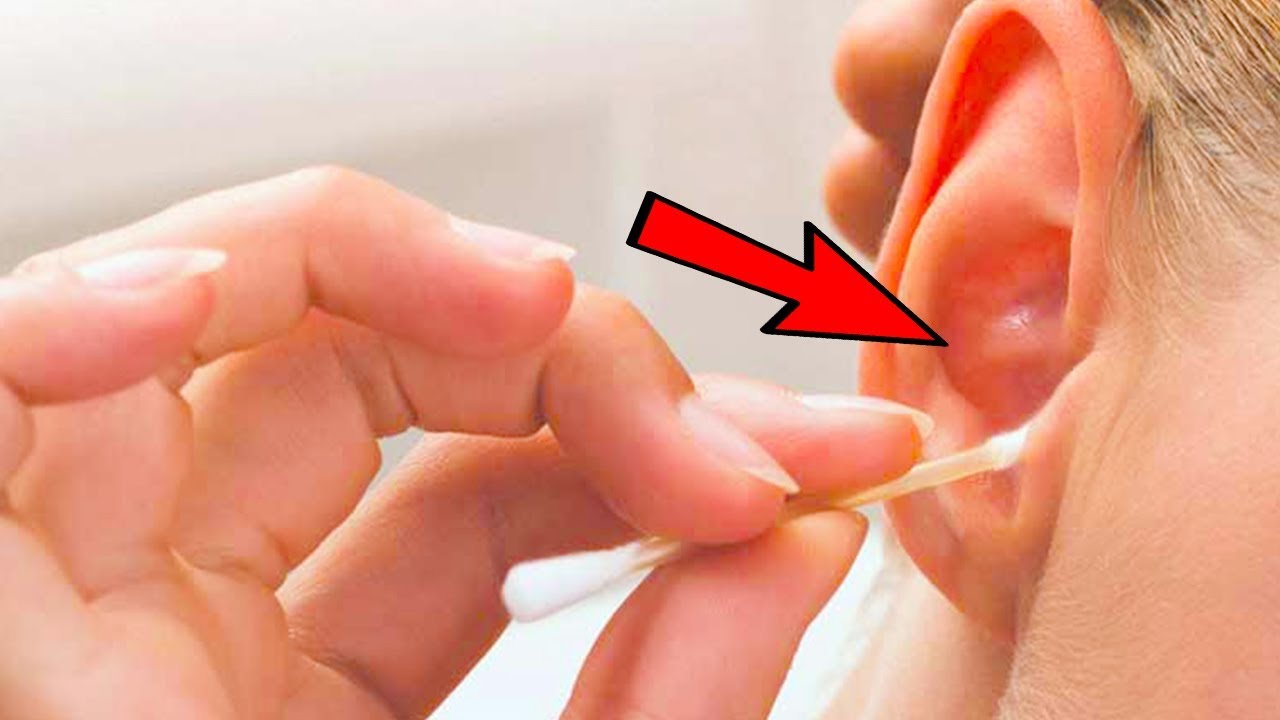 Кошка может не давать дотрагиваться до уха из-за сильной болезненности. Если уже развивается гнойный отит, то при осмотре из уха течет, отмечается хлюпанье. При этом исходит резкий, неприятный запах. Иногда можно обратить внимание на отвисшее веко, губу или уха: это происходит в случае поражения лицевого нерва. В тяжелых, запущенных случаях температура тела может значительно подниматься. У кошки снижается аппетит, она теряет всякое желание общаться, становится раздражительной. Чем глубже в ухо проникает воспаление, тем разнообразнее становятся симптомы и тем сложнее и продолжительнее будет лечение, и последствия могут быть самыми плачевными. При воспалении внутреннего уха и отсутствии должного лечения воспалительный процесс может затронуть мозговую оболочку. Вестибулярный аппарат животного также может пострадать. В таком случае отмечается шаткость походки, кошка может спотыкаться и падать.
Кошка может не давать дотрагиваться до уха из-за сильной болезненности. Если уже развивается гнойный отит, то при осмотре из уха течет, отмечается хлюпанье. При этом исходит резкий, неприятный запах. Иногда можно обратить внимание на отвисшее веко, губу или уха: это происходит в случае поражения лицевого нерва. В тяжелых, запущенных случаях температура тела может значительно подниматься. У кошки снижается аппетит, она теряет всякое желание общаться, становится раздражительной. Чем глубже в ухо проникает воспаление, тем разнообразнее становятся симптомы и тем сложнее и продолжительнее будет лечение, и последствия могут быть самыми плачевными. При воспалении внутреннего уха и отсутствии должного лечения воспалительный процесс может затронуть мозговую оболочку. Вестибулярный аппарат животного также может пострадать. В таком случае отмечается шаткость походки, кошка может спотыкаться и падать.
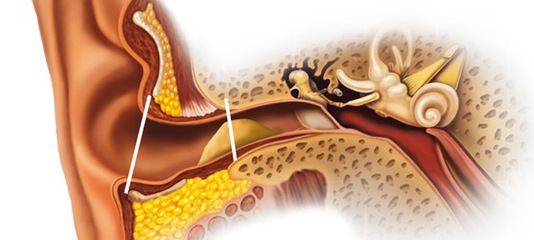

 Ведь только своевременно предпринятые меры помогут сохранить тонкий слух кошки, а в некоторых случаях даже жизнь.
Ведь только своевременно предпринятые меры помогут сохранить тонкий слух кошки, а в некоторых случаях даже жизнь. У грудничков причиной отита может стать попадание смеси или грудного молока из носоглотки в среднее ухо. Острый средний отит подразделяется на две формы: катаральную и гнойную.
У грудничков причиной отита может стать попадание смеси или грудного молока из носоглотки в среднее ухо. Острый средний отит подразделяется на две формы: катаральную и гнойную.
 В дополнение к основному лечению могут быть назначены тепловые физиопроцедуры: ультрафиолетовое облучение (УФО), УВЧ-терапия (метод электролечения, основанный на воздействии на организм больного УльтраВысокоЧастотного электромагнитного поля), лазерное излучение, грязелечение. Лечение острого среднего катарального отита занимает в среднем неделю, а острого среднего гнойного отита – более 2-х недель. Следует понимать, что выбор того или иного препарата зависит от фазы воспалительного процесса, антибиотики должны назначаться с обязательным учетом чувствительности к ним микробов. В случае же неэффективности лечения требуется замена препарата. Самостоятельное же назначение родителями лечения, основанного на опыте предыдущего посещения врача, может оказаться неэффективным и привести к нежелательным последствиям или маскировать процесс, затрудняя диагностику.
В дополнение к основному лечению могут быть назначены тепловые физиопроцедуры: ультрафиолетовое облучение (УФО), УВЧ-терапия (метод электролечения, основанный на воздействии на организм больного УльтраВысокоЧастотного электромагнитного поля), лазерное излучение, грязелечение. Лечение острого среднего катарального отита занимает в среднем неделю, а острого среднего гнойного отита – более 2-х недель. Следует понимать, что выбор того или иного препарата зависит от фазы воспалительного процесса, антибиотики должны назначаться с обязательным учетом чувствительности к ним микробов. В случае же неэффективности лечения требуется замена препарата. Самостоятельное же назначение родителями лечения, основанного на опыте предыдущего посещения врача, может оказаться неэффективным и привести к нежелательным последствиям или маскировать процесс, затрудняя диагностику.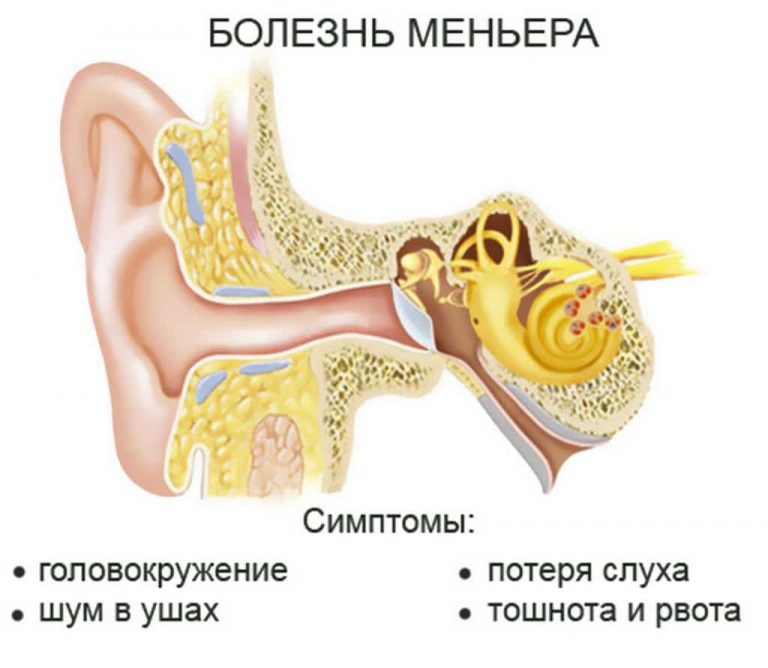 Механизм возникновения отита достаточно сложен, и цель данной статьи – помочь владельцам собак разобраться в этом, чтобы лучше понимать заболевание. Сразу хочется развеять расхожий миф: отит не возникает из-за того, что владельцы не чистили уши. Если уши собаки полны выделений, то это не от недостаточного ухода, а из-за заболевания. И наоборот, если чистка ушей у собак осуществляется слишком часто, да еще и с применением ватных или ушных палочек, отит может возникнуть только из-за этих стараний.
Механизм возникновения отита достаточно сложен, и цель данной статьи – помочь владельцам собак разобраться в этом, чтобы лучше понимать заболевание. Сразу хочется развеять расхожий миф: отит не возникает из-за того, что владельцы не чистили уши. Если уши собаки полны выделений, то это не от недостаточного ухода, а из-за заболевания. И наоборот, если чистка ушей у собак осуществляется слишком часто, да еще и с применением ватных или ушных палочек, отит может возникнуть только из-за этих стараний.
 Во многих хронических случаях наружного отита источником инфекции служит средний отит (воспаление частей уха, находящихся за барабанной перепонкой). В результате среднего отита барабанная перепонка может терять целостность, что дает возможность бактериям из среднего уха попасть в наружное и вызвать наружный отит. Как правило, барабанная перепонка у собак спонтанно заживает через несколько недель.
Во многих хронических случаях наружного отита источником инфекции служит средний отит (воспаление частей уха, находящихся за барабанной перепонкой). В результате среднего отита барабанная перепонка может терять целостность, что дает возможность бактериям из среднего уха попасть в наружное и вызвать наружный отит. Как правило, барабанная перепонка у собак спонтанно заживает через несколько недель. Посев не является первым этапом в диагностике вторичных инфекций ушей.
Посев не является первым этапом в диагностике вторичных инфекций ушей. Все лекарственные препараты назначаются только после проведения диагностики.
Все лекарственные препараты назначаются только после проведения диагностики. Заражение уха, приводящее к оттоку гноя, может происходить по-разному. Инфекция компонентов внутреннего уха известна как средний отит, а инфекция наружного уха — как наружный отит.
Заражение уха, приводящее к оттоку гноя, может происходить по-разному. Инфекция компонентов внутреннего уха известна как средний отит, а инфекция наружного уха — как наружный отит.
 Травма уха может происходить по-разному, в том числе:
Травма уха может происходить по-разному, в том числе:
 Иногда ушная сера может накапливаться и покрывать барабанную перепонку, которая представляет собой тонкий слой кожи, тянущийся через конец слухового прохода и улавливающий звук извне. Накопление ушной серы не имеет ничего общего с плохой гигиеной, и ее невозможно предотвратить с помощью мытья.
Иногда ушная сера может накапливаться и покрывать барабанную перепонку, которая представляет собой тонкий слой кожи, тянущийся через конец слухового прохода и улавливающий звук извне. Накопление ушной серы не имеет ничего общего с плохой гигиеной, и ее невозможно предотвратить с помощью мытья. Он может быть прозрачным, желтым, белым или кровавым. Он может быть без запаха или иметь неприятный запах. Она может быть жидкой и водянистой или густой, как слизистая.
Он может быть прозрачным, желтым, белым или кровавым. Он может быть без запаха или иметь неприятный запах. Она может быть жидкой и водянистой или густой, как слизистая. При этом состоянии также может быть видна кровь из уха.
При этом состоянии также может быть видна кровь из уха.

 По оценкам, примерно 1 из 10 человек в какой-то момент своей жизни затронет это заболевание.
По оценкам, примерно 1 из 10 человек в какой-то момент своей жизни затронет это заболевание.
 Дискомфорт может варьироваться от приглушенных звуков, переполненности ушей или давления, снижения слуха или боли, которая может отдавать в челюсть.Инфекции уха, как инфекции наружного уха, поражающие наружный слуховой проход дистальнее барабанной перепонки, так и инфекции среднего уха, поражающие пространство за барабанной перепонкой, чаще встречаются у детей младшего возраста, но могут поражать и взрослых. При инфекциях среднего уха гной может накапливаться за барабанной перепонкой и иногда вызывать перфорацию барабанной перепонки, что приводит к потере слуха и оттоку из уха. Инфекцию наружного уха часто называют «ухом пловца», поскольку она часто возникает в результате длительного воздействия воды на слуховые проходы.Дискомфорт в ушах также может сопровождать другие состояния, такие как аллергия, простуда, стрептококковые инфекции или инфекции носовых пазух. Распространенной проблемой дискомфорта в ушах в кампусах колледжей является скопление серы в слуховом проходе или частое использование наушников / вкладышей.
Дискомфорт может варьироваться от приглушенных звуков, переполненности ушей или давления, снижения слуха или боли, которая может отдавать в челюсть.Инфекции уха, как инфекции наружного уха, поражающие наружный слуховой проход дистальнее барабанной перепонки, так и инфекции среднего уха, поражающие пространство за барабанной перепонкой, чаще встречаются у детей младшего возраста, но могут поражать и взрослых. При инфекциях среднего уха гной может накапливаться за барабанной перепонкой и иногда вызывать перфорацию барабанной перепонки, что приводит к потере слуха и оттоку из уха. Инфекцию наружного уха часто называют «ухом пловца», поскольку она часто возникает в результате длительного воздействия воды на слуховые проходы.Дискомфорт в ушах также может сопровождать другие состояния, такие как аллергия, простуда, стрептококковые инфекции или инфекции носовых пазух. Распространенной проблемой дискомфорта в ушах в кампусах колледжей является скопление серы в слуховом проходе или частое использование наушников / вкладышей.
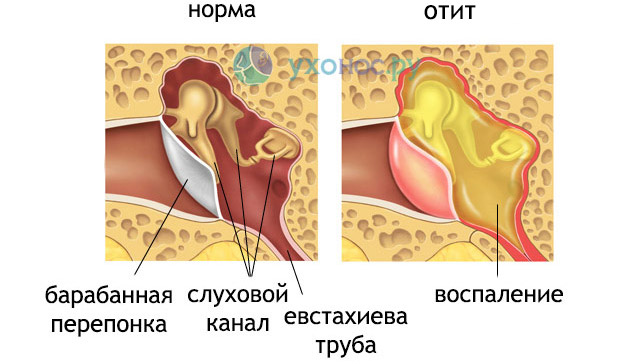
 Обычно эти клетки кожи просто отслаиваются.
Обычно эти клетки кожи просто отслаиваются.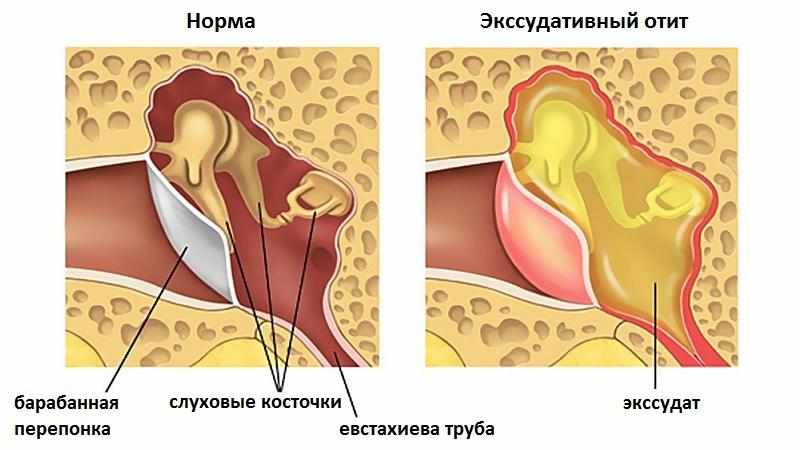
 Среднее ухо, которое находится за барабанной перепонкой (барабанной перепонкой), наполнено воздухом. Воздух поступает из задней части носа по тонкому каналу, называемому евстахиевой трубой. В среднем ухе есть три крошечные кости (косточки) — молоток (молоток), наковальня (наковальня) и стремени (стремени). Внутреннее ухо включает улитку и полукружные каналы.
Среднее ухо, которое находится за барабанной перепонкой (барабанной перепонкой), наполнено воздухом. Воздух поступает из задней части носа по тонкому каналу, называемому евстахиевой трубой. В среднем ухе есть три крошечные кости (косточки) — молоток (молоток), наковальня (наковальня) и стремени (стремени). Внутреннее ухо включает улитку и полукружные каналы.

 Также предполагалось, что на 10 000 населения приходится около 1 случая. Большинство случаев имеют приобретенный тип.
Также предполагалось, что на 10 000 населения приходится около 1 случая. Большинство случаев имеют приобретенный тип.
 Ушные капли с антибиотиком могут избавить от любой инфекции вокруг холестеатомы, но не решат саму проблему. Многим людям безуспешно прописывали ушные капли с антибиотиками до того, как у них диагностировали холестеатому.
Ушные капли с антибиотиком могут избавить от любой инфекции вокруг холестеатомы, но не решат саму проблему. Многим людям безуспешно прописывали ушные капли с антибиотиками до того, как у них диагностировали холестеатому.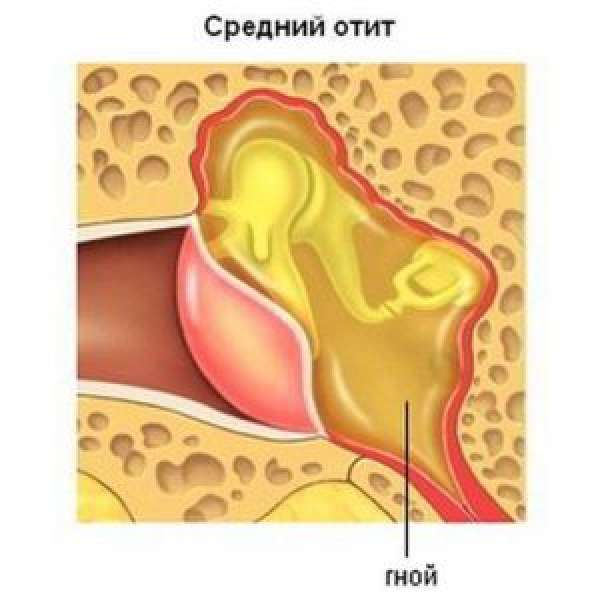 Это делается для того, чтобы специалист мог отсосать из уха любые крошечные частицы воска или мусора, которые могут способствовать развитию холестеатомы. Это не решит проблему, но может предотвратить ее ухудшение.
Это делается для того, чтобы специалист мог отсосать из уха любые крошечные частицы воска или мусора, которые могут способствовать развитию холестеатомы. Это не решит проблему, но может предотвратить ее ухудшение.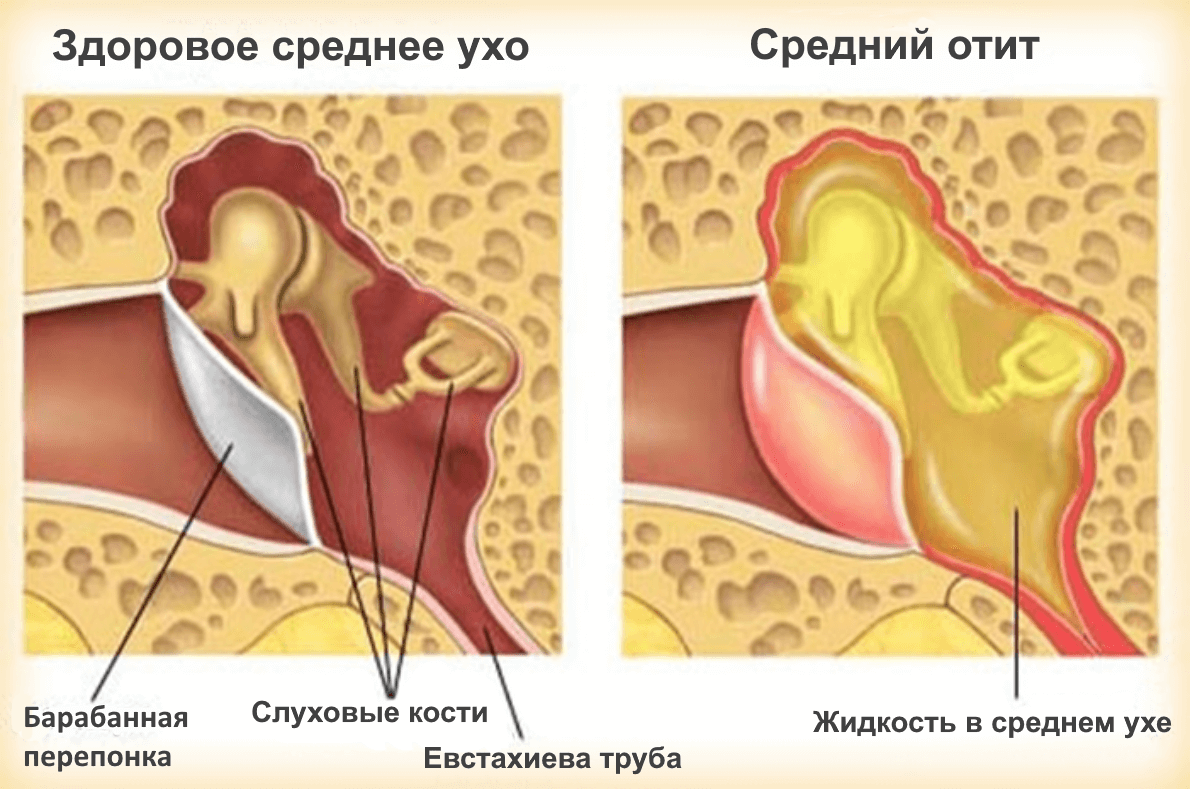
 МРТ все чаще используется, чтобы заменить необходимость в дополнительной контрольной операции.
МРТ все чаще используется, чтобы заменить необходимость в дополнительной контрольной операции.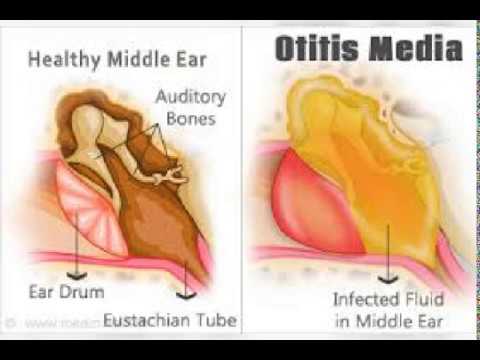 Ребенок без сознания под наркозом во время амбулаторной операции.
Ребенок без сознания под наркозом во время амбулаторной операции.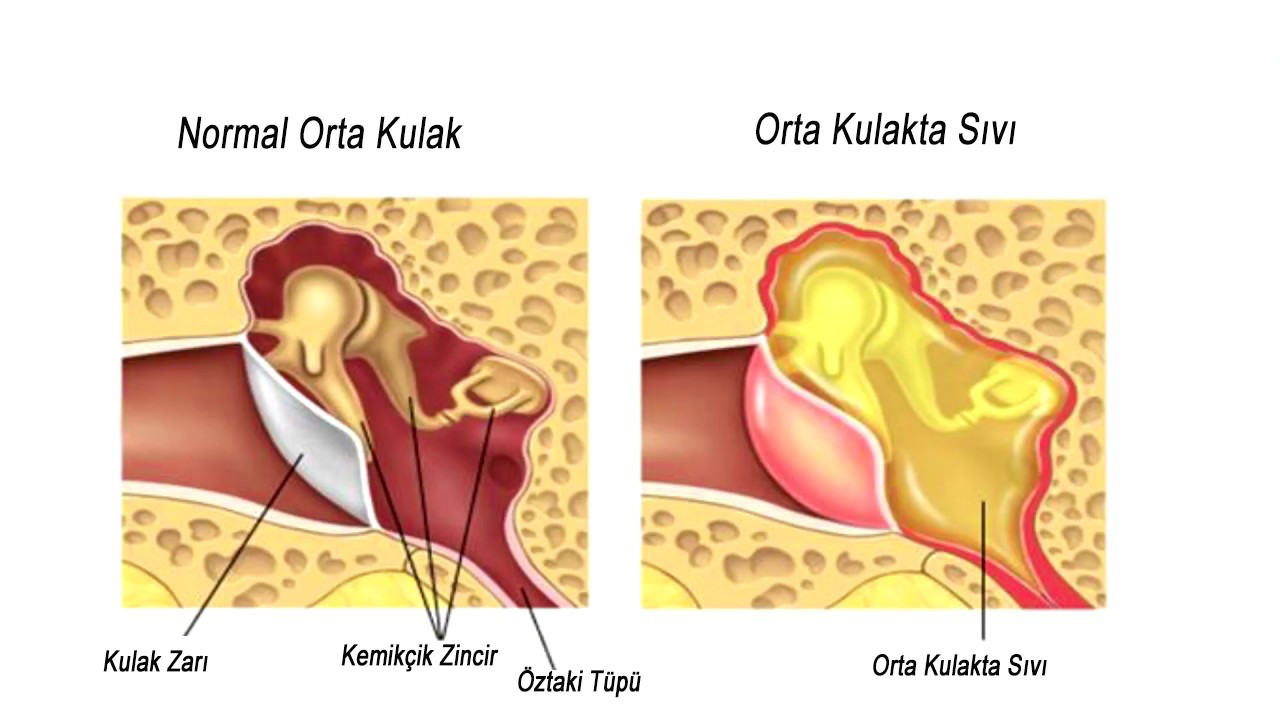



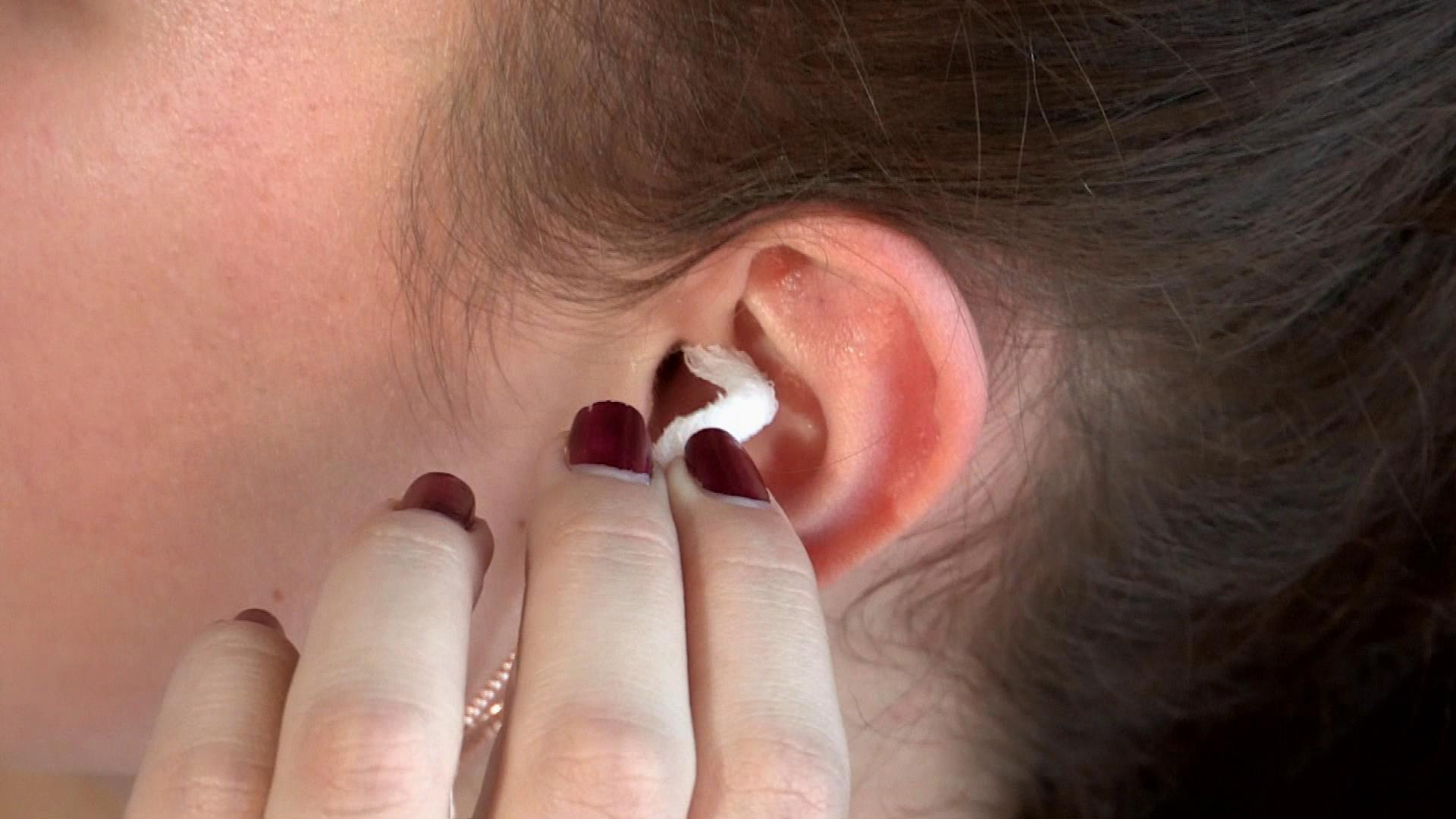

 [13], [14], [15], [16]
[13], [14], [15], [16]











































