Здравствуйте!У меня ком в горле как будто там что то есть но не болит и ещё появился хруст при глотании и щелчки в ушах, что это может быть?
Здравствуйте. Чтобы делать какие-то выводы, нужен очный осмотр. Ком в горле — это симптом, с которым протекают многие заболевания и состояния: от нервного кома до субатрофического фарингита и тонзиллофарингита (если мы говорим о лор-заболеваниях). Также в воспалительный процесс вовлекается слуховая труба и провоцирует заложенность уха.
Субатрофический фарингит является разновидностью хронического фарингита (воспаления слизистой оболочки глотки.) Это одна из наиболее опасных разновидностей фарингита, поскольку она может приводить к систончению либо даже полному отмиранию клеток эпителия ротоглотки.
Причины субатрофического фарингита:
- наличие постоянного очага бактериальной инфекции в носоглотке
- затруднённое носовое дыхание;
- длительное использование сосудосуживающих капель;
- сахарный диабет;
- аллергический ринит;
- особенности строения носоглотки;
- болезни желудочно-кишечного тракта;
- злоупотребление крепких алкогольных напитков;
- хронический панкреатит;
- загрязнённый воздух.

Схема лечения хронического фарингита описана здесь.
Тонзиллофарингит – инфекционное заболевание глотки и небных миндалин, одно из самых распространенных в области верхних дыхательных путей.
Симптомы тонзиллофарингита:
- першение в горле,
- боль в горле, при этом больному трудно глотать не только пищу, но и воду;
- охрипший голос;
- слабость, недомогание;
- повышение температуры тела до 39 градусов;
- неприятный запах изо рта;
- покраснение и отечность миндалин;
- гной на миндалинах.
Причины тонзиллофарингита:
- очаги инфекции в носоглотке
- слабый иммунитет
- неполноценное питание
- эндокринные нарушения
- неблагоприятная экологическая обстановка
Лечение тонзиллофарингита комплексное. Оно включает прием медикаментов, промывание миндалин, физиотерапевтические процедуры, соблюдение диеты.
Если Вам нужна профессиональная помощь лор-врача, буду рад помочь
Я на связи!
Всегда Ваш, доктор Зайцев.
В Горле при Глотании Щелкает: Причины и Лечение Хруста
В горле при глотании щелкает, но боли нет, и продолжается это уже который день. Самому разобраться не удаётся, а раньше такого не было. Явление щелчков в горле,скорее всего, связано с устройством гортани и там произошли какие-то изменения.
Щелчки в горле
Точную причину появления такого хруста при глотании может только врач, специалист по ЛОР заболеваниям. Конечно, если щелчки сопровождаются болями, то это повод пройти серьёзное обследование. Возможно, катар горла затронул и гортань.
Содержание статьи
Возможные причины появления щелчков в горле
Устройство гортани
При глотании в горле щелкает только в том случае, если появились какие-то нарушения в гортани. Потому, что только в гортани есть хрящи, а в остальном горле находятся мягкие ткани, слизистая и мышцы глотки. В результате каких-либо воспалительных процессов гортани, хрящи могут смещаться со своего места и при глотании издавать щелчок.
Причинами щелчков в горле при глотании могут быть:
- болезни щитовидной железы;
- воспалительные процессы гортани;
- гормональные сдвиги;
- заболевания позвоночника;
- инфекционный мононуклеоз Эпштейна-Барра;
- катар горла;
- ларингит;
- образования воспалительного процесса на шее;
- опухоли гортани;
- рефлексивный импульс;
- ринит;
- синусит;
- тонзиллит хронический;
- фарингит.
При заболеваниях щитовидной железы воспалительный процесс охватывает и ткани гортани, затрагивая многочисленные хрящи, связки, суставы и мышцы, а их в гортани десятки и каждый элемент выполняет свою функцию. Для того, чтобы убедиться в том, что причина щелчков в горле связана со щитовидкой, необходимо обследование и анализы на гормоны.
Воспалительные процессы гортани могут привести к нарушениям подвижности суставов, соединяющих хрящи и тогда подобно другим суставам конечностей и позвоночника, эти суставы хрустят и щёлкают. Если при разговоре работают в основном голосовые связки, то при глотании надгортанник опускается и может надавить на остальную гортань, тогда появляется щелчок.
Если при разговоре работают в основном голосовые связки, то при глотании надгортанник опускается и может надавить на остальную гортань, тогда появляется щелчок.
Гормональные нарушения приводят к тому, что изменяется биохимический баланс в тканях, они становятся хрупкими, а в гортани, при наличии множества подвижно соединённых частей, эта хрупкость и приводит к издаванию характерных звуков, слышимых как щелчки.
Позвоночник, как основная несущая конструкция тела человека, устроен сложно и также имеет многочисленные суставы и суставчики. В области шеи, там, где расположено горло, при напряжении мышц гортани и глотки при глотании пищи, нагрузка на суставы шейного отдела позвоночника увеличивается и происходит щелчок.
Инфекционный мононуклеоз Эпштейна-Барра это такое вирусное заболевание, которое захватывает область гортани, подтвердить его можно анализом крови, сопровождается высокой температурой и может вызвать щелчки в гортани при глотании, так как поражает и суставы. Инфекционный мононуклеоз вызывает поражение и других органов и систем, кожи и слизистых.
Инфекционный мононуклеоз вызывает поражение и других органов и систем, кожи и слизистых.
Катар горла это универсальное проявления воспалительных процессов, вызванных бактериями и вирусами. Если катаральные явления в глотке затронут гортань, то при её воспалении и поражении суставов голосового аппарата, щелчки в горле при глотании вполне обычное явление.
При глотании щелчки в горле при ларингите возможно связаны не только с воспалением голосовых связок, но и переходом воспаления на евстахиевы трубы и воспалением уже внутреннего уха.
Ларингит
Удивляться щелчкам в горле при глотании, когда у вас ларингит, не приходится, потому, что при этом заболевании суставы хрящей гортани поражаются воспалением очень часто. Щелчок при глотании в горле может возникать при развитии опухолей, тогда опухоль может сдвигать хрящи гортани со своего естественного местоположения и при глотании происходит трение и щелчок.
Опухоли бывают доброкачественные с чёткими границами и злокачественные, с пролиферацией (прорастанием) в окружающие ткани. При таком развитии, возможны самые различные осложнения и щелчки при глотании ещё не самое страшное.
При таком развитии, возможны самые различные осложнения и щелчки при глотании ещё не самое страшное.
При глотании в горле что-то щелкает и в таких случаях, как рефлексивный импульс, то есть при глотании происходит возбуждение в центрах спинного мозга и как ответная реакция на давление глотательных мышц, возможно движение гортани в суставах и щелчки. Заболевания пазух носа, связанные с насморком могут вызывать при глотании щелчок в горле за счёт движения мягких тканей, а при фарингите, особенно хроническом, глотание сопровождается напряжением мускулатуры глотки и перераспределением усилия, тогда реагируют гортань и её суставы.
Щелкает при глотании в горле и тогда, когда у человека хронический отит, и слуховые косточки, смещаясь, могут вызывать звук щелчка. Вообще, носовая полость и область среднего и внутреннего уха тесно взаимосвязаны, по существу, это одна система, которая находится на границе между внутренней и внешней средой для организма.
Лечебные мероприятия по оздоровлению горла
Обследование и лечение
Любые необычные проявления в горле, будь то першение или хруст при глотании заставляют насторожиться и проверить своё здоровье, Возможно, тревога была напрасной, но лучше перестраховаться.
Конечно, инструкция на такого рода случаи не разработана, но есть здравый смысл. Для профилактики и лечения заболеваний горла воспалительного характера желательно пройти курс оздоровительного лечения, хотя бы с помощью ингаляций и полосканий горла.
Цена такого лечения невысока, а польза очевидна. Врачи рекомендуют в целях профилактики серьёзных заболеваний полоскать горла растворами.
Таблица 1: Растворы для лечения горла и профилактики воспалений:
| Средство | Действующие вещества | Недостатки |
| Мирамистин | Бензилдиметил-миристоиламино-пропиламмония хлорида моногидрат | Иммуномодулятор, антисептик |
| Морская соль+йод | Минеральные соли | Освежающее |
| Настойка календулы | Цветки календулы | Противомикробное противовоспалительное |
| Настойка прополиса | Прополис | Антисептик, пробиотик |
| Настойка ромашки | Флавоноиды, алкалоиды | Отхаркивающее, противовоспалительное |
| Октенисепт | Антисептик | Горький вкус, жжение |
| Отвар ромашки | Кумарины, фитостерины, дубильные вещества, глигозиды | Регенеративное действие |
| Перекись водорода | Свободный кислород | Антимикробное, иммуномодулирующее |
| Содовый раствор | Сода, соль | Противовоспалительное |
| Фурацилин | Фурцилин | Универсальное антибактериальное |
| Хлоргексидин | Хлоргексидин | Антибактериальное, противовоспалительное |
| Хлорофиллипт | Экстракт листьев эвкалипта | Антимикробное, иммуномодулирующее |
| Элюдрил | Хлоргексидин и хлоралбутан | Противогрибковое, противовоспалительное |
| Стопангин | Гексетидин, эфирные масла | Антимикробное, противовоспалительное |
Полоскание лекарственными растворами, главным образом вымывает болезнетворную микрофлору из глотки и воздействуя на слизистые оболочки стимулирует процессы регенерации и восстановления функций. Проведение цикла полоскания вполне способно избавить от неприятного ощущения хруста в горле при глотании.
Проведение цикла полоскания вполне способно избавить от неприятного ощущения хруста в горле при глотании.
Избавление от щелчков в горле с помощью методов физиотерапии
Фото. Физиолечение
Если у вас щелчки при глотании в горле, можно прибегнуть к физиотерапевтическим методам, чтобы устранить такой неприятный симптом. Возможно, что после процедур такого рода исчезнут щелчки и хруст в горле при глотании.
Для лечения и профилактики заболеваний горла применяются такие методы:
- Лазеротерапия. Её применяют при острых и хронических заболеваниях глотки и миндалин, воздействуя как на заднюю стенку горла, так и облучение наружных областей шеи, которые проецируются на болезненные ощущения внутри горла. Применение лазера устраняет отёчность и снижает болевые ощущения, а в случае появления симптома щелчков может его устранить за счёт воздействия на поражённое место и противовоспалительного эффекта.

- Ультразвуковое воздействие на глотку и миндалины с применением водных растворов, таких как Мирамистин, содовый раствор, Хлоргексидини другие. Ультразвуком масляные и спиртовые растворы не применяют, так как это запрещает инструкция. Применение небулайзеров в домашних условиях также является физиотерапевтической процедурой. Цена небулайзеров ультразвукового типа, конечно выше, чем компрессорных, но они себя оправдывают. Ультразвуковое распыление позволяет лекарству эффективно воздействовать на поражённое место в горле.
- Виброаккустические приборы. Они применяются для массажа и аккустического воздействия на поражённое место в глотке и устранить болезненные явления за счёт устранения явлений застоя крови и лимфы в больном органе.
- Ультрафиолетовое облучение. Аппараты для ультрафиолетового облучения используют для дезинфекции и стерилизации помещений. При облучении ультрафиолетом больного органа происходит устранение воспалительных явлений, восстановление функций и обезболивание, с одновременной стимуляцией иммунитета.

- Применение магнитотерапии. Воздействие на больной орган магнитным полем высокой интенсивности и напряжения способствует активизации обменных процессов, устраняются боли и воспаление, происходит восстановление физиологических функций.Видео в этой статье показывает работу аппаратов для магнитной терапии.
- Электрофорез. Этот метод позволяет доставить лекарственное вещество к поражённому месту, создавая именно в нём высокую концентрацию. Применяется для снятия воспаления, как обезболивающий метод и для стимуляции процессов регенерации.
Методы физиотерапии, направленные на оздоровление организма позволяют избавиться от органических нарушений в области горла и помочь восстановить физиологические функции в пределах нормы.
Народные методы лечения нарушений в горле
Народные лекарства
При лечении заболеваний горла не обойтись без народных средств, ведь они также являются лекарствами в особой форме. Народные методы лечения горла имеют давнюю традицию и всегда идут только на пользу здоровью.
Приготовленные своими руками настои и отвары содержат в себе действующее вещество в такой форме, которая близка к гомеопатическим препаратам, а лечебный эффект сравним с аптечными препаратами.
В нашем случае помогут избавиться от щелчков в горле такие средства:
- прополис нужно промыть и небольшими кусочками жевать несколько раз в день;
- прополисное масло растворяют в молоке и пьют при болях в горле;
- нужно смазывать настойкой прополиса на спирту воспалённые миндалины и тогда щелчки в горле прекратятся;
- нужно почаще полоскать горло настойкой прополиса;
- от щелчков горле может помочь прожевывание лимона вместе с кожурой;
- лимон выжимают в чай с мёдом и этим напитком можно полоскать горло при треске и щелчках в нём;
- луковый сок с мёдом пьют как напиток для смягчения горла;
- от щелчков в горле помогает сок алоэ смешанный с мёдом, такой сироп пьют при болях в горле;
- смесь морковного и свекольного сока хорошо помогает при воспалительных процессах в горле.

Щелчки в горле при глотании могут прекратиться и сами собой, но для того, чтобы исключить серьёзную патологию необходимо пройти обследование у ЛОР специалиста.
Рак гортани и курение
Рак гортани
Подавляющее большинство заболевших раком гортани являются курильщиками. По данным разных авторов, курящие среди больных раком гортани составляют от 80 до 96%. В большинстве случаев рак гортани является плоскоклеточным раком. Такой рак возникает в результате изменения клеток под воздействием курения и алкоголя.
Установлено, что рак гортани развивается у мужчин в 12-16 раз чаще, чем у женщин. Фактор риска выражен менее интенсивно у куривших сигареты с фильтром. Снижение роли фактора риска наблюдается при отказе от курения наиболее быстро в течение первых 5 лет после прекращения курения, а через 10 лет интенсивность риска становится у бывших курильщиков и некурящих одинаковой. Учёными проведён анализ риска развития рака гортани у длительно куривших по сравнению с некурившими. Оказалось, что рак гортани наблюдался значительно реже, чем рак лёгкого. У мужчин, куривших в течение длительного времени сигареты с фильтром, риск колебался от 50 до 75% по отношению к риску у куривших сигареты без фильтра. Аналогичные закономерности имели место и у женщин.
Оказалось, что рак гортани наблюдался значительно реже, чем рак лёгкого. У мужчин, куривших в течение длительного времени сигареты с фильтром, риск колебался от 50 до 75% по отношению к риску у куривших сигареты без фильтра. Аналогичные закономерности имели место и у женщин.
Имеются данные о том, что при наличии у курильщиков лейкопластических изменений на протяжении нескольких лет рак гортани развивается в одном из пяти предрасположенных к нему случаев, причём это происходит, как правило, в возрастных группах старше 50 лет. Вместе с тем следует указать на снижение риска развития рака гортани с прекращением курения, особенно более 10 лет.
На первых порах возникновения рака гортани заболевший часто испытывает чувство инородного тела в глотке при глотании. Затем это чувство начинает сопровождаться усиливающейся со временем болью. Боль становится очень сильной и начинает отдавать в уши. Тембр голоса меняется, становится хриплым и часто совсем пропадает. В зависимости от локализации опухоли, возможен также стеноз гортани и смерть от асфиксии.
Но нередко изначально рак гортани никак не проявляет себя, т.е. протекает бессимптомно. В этом заключается коварство рака, в данном случае — рака гортани. Как было сказано выше, в подавляющем большинстве случаев рак гортани возникает у курящих. Это к тому, что часто предраковые состояния, касающиеся гортани, при отказе от курения проходят сами собой. И даже уже появившийся рак гортани может исчезнуть сам, при отказе от курения или его можно будет удалить с хорошим прогнозом на полное избавление от него.
Не думайте долго, бросайте курить!!!
Врач-онколог Латышева О. Ю.
Что необходимо знать о раке гортани
Проблема злокачественных новообразований является одной из самых злободневных и самых серьезных проблем биологии и медицины. Число больных с опухолями различных локализаций и раком гортани, в частности, во всем мире постоянно увеличивается.
Согласно данным Всемирной Организации Здравоохранения в мире ежегодно заболевают раком более семи миллионов человек, из них 5 миллионов умирают. По мнению онкологов главная проблема не в том, что злокачественные новообразования трудно вылечить, а в том что больные поздно обращаются к врачу и рак выявляют в запущенных стадиях. Именно этим объясняется большинство смертей.
По мнению онкологов главная проблема не в том, что злокачественные новообразования трудно вылечить, а в том что больные поздно обращаются к врачу и рак выявляют в запущенных стадиях. Именно этим объясняется большинство смертей.
Существует еще много превратных взглядов и суждений о том, что рак – заболевание неизученное и неизлечимое. До настоящего времени у ряда людей будет мнение о заразности больных опухолями и т.д.
Об опухолевых заболеваниях известно давно. Еще в письменных памятниках древнего Египта и Индии встречаются упоминания о раковых опухолях. Название «рак» этому заболеванию дал древнегреческий врач Гиппократ.
В обиходном понятии рак – общее название различных по морфологическому строению злокачественных опухолей. Организм человека состоит из различных тканей из которых могут возникать различные по строению опухоли. Поэтому называть все опухоли раком неправильно. Истинные раковые опухоли возникают из кожи или слизистой оболочки.
Что же такое опухоль вообще? В настоящее время установлено, что опухолевая клетка – это измененная собственная клетка организма, которая отличается от нормальной меньшей зрелостью, бурным ростом и не подчиняется регулирующему влиянию организма. Опухолевому перерождению могут подвергаться все виды клеток и тканей организма человека. Разрастание таких клеток приводит к образованию опухоли, прорастанию ее в соседние ткани, разрушению органа и к гибели организма. Клетки злокачественной опухоли способны расти в любых участках тела. Отделившиеся от основного массива отдельные опухолевые клетки, кровью и лимфой могут быть занесены в регионарные лимфатические узлы например шеи, а далее в отдаленные органы: легкие, печень, кости и др. органы и там дать новый рост. Это свойство опухолей называется метастазированием.
Опухолевому перерождению могут подвергаться все виды клеток и тканей организма человека. Разрастание таких клеток приводит к образованию опухоли, прорастанию ее в соседние ткани, разрушению органа и к гибели организма. Клетки злокачественной опухоли способны расти в любых участках тела. Отделившиеся от основного массива отдельные опухолевые клетки, кровью и лимфой могут быть занесены в регионарные лимфатические узлы например шеи, а далее в отдаленные органы: легкие, печень, кости и др. органы и там дать новый рост. Это свойство опухолей называется метастазированием.
Учитывая что рак возникает из собственной клетки организма заболевшего, а не из какой-либо привнесенной, будет понятнее и что рак не заразен. Об этом свидетельствует опыт, накопленный медициной за сотни лет и ряд специальных исследований. Врачи, сестры и др. персонал, работающие в онкологических учреждениях, работают без защитных средств, но заболевают раком не чаще чем люди других профессий.
Опухоли делятся на доброкачественные и злокачественные. Доброкачественные опухоли по своему строению мало отличаются от той нормальной ткани из которой они происходят, окружены капсулой, растут медленно (годами и даже десятками лет), сдавливая и оттесняя соседние органы и ткани. В большинстве случаев, до определенного размера, эти новообразования не причиняют человеку вреда.
Доброкачественные опухоли по своему строению мало отличаются от той нормальной ткани из которой они происходят, окружены капсулой, растут медленно (годами и даже десятками лет), сдавливая и оттесняя соседние органы и ткани. В большинстве случаев, до определенного размера, эти новообразования не причиняют человеку вреда.
Для большинства злокачественных опухолей характерен быстрый, не коорди- нируемый рост с прорастанием и разрушением окружающих тканей и метастазированием.
Рак гортани тяжелое заболевание. Среди общего числа больных злокачествен- ными заболеваниями, рак гортани занимает 10-е место, а среди опухолей верхних дыхательных путей – I-е. До недавнего времени, число больных раком гортани, как и большинство опухолей других локализаций, увеличивалось на 8-10% ежегодно. Однако за последние 10 лет число вновь заболевших раком гортани в Беларуси практически не изменилось. Заболевание обычно встречается в возрасте 40-60 лет, причем мужчины, пока что болеют в 15-20 раз чаще, чем женщины. Однако через 10-20 лет ожидается увеличение числа заболеваний раком гортани и легких за счет куривших женщин.
Однако через 10-20 лет ожидается увеличение числа заболеваний раком гортани и легких за счет куривших женщин.
ПРИЧИНЫ ВОЗНИКНОВЕНИЯ РАКА
Среди факторов, способствующих возникновению рака большое значение имеют факторы внешней среды, вредные привычки, условия труда, уклад жизни, характер питания и др. Однако во всех развитых странах мира главным и теоретически легко устранимым, канцерогенным фактором возникновения рака ряда локализаций считается курение.
Курение является очень распространенной вредной привычкой человечества. В настоящее время в Беларуси курит 42,3% населения, при этом число курящих постоянно увеличивается, преимущественно за счет молодых женщин. Так, по данным Министерства здравоохранения, в Беларуси среди курящих 56% — женщины и 53% — мужчины, а умирает от болезней связанных с курением 15 тысяч человек в год. Многие исследователи рассматривают проблему курения и употребления алкоголя как самую большую из реальных угроз человечеству.
Табачный дым представляет собой сложную смесь более 1000 различных веществ. Наиболее известным среди них является никотин – вещество оказывающее сильное воздействие на организм (типа наркотического) и являющееся основной причиной пристрастия к табаку. Однако, являясь сильным ядом, никотин не считается основной причиной возникновения опухолей. Никотин оказывает лишь небольшое успокаивающее или возбуждающее действие, что зависит от дозы никотина и состояния организма курильщика.
В дыме сигарет содержится смола, а так же множество различных токсических и раздражающих веществ, большое количество частичек копоти, радиоактивные вещества. От 20 до 50 компонентов табачного дыма являются канцерогенными, т.е. способствуют возникновению опухолей. С дымом эти канцерогенные вещества попадают в полость рта, глотку, гортань, легкие, со слюной – в желудок и взаимодействуя с тканями, вызывают их перерождение. Дым, достигая легких, осаждается в виде смол, а всасываясь в кровь эти вещества, попадают во все органы.
С целью установления влияния курения на возникновение рака в ряде стран были созданы специальные комиссии, члены которых после длительного изучения пришли к выводу, что курящие заболевают раком гортани и легкого в 10 раз чаще, чем не курящие. Установлено, так же, что существует прямая зависимость между продолжительностью курения, количеством выкуренных сигарет и вероятностью возникновения рака гортани и легкого. Так лица, которые в течении 10-20 лет выкуривали до 40 папирос в день, заболевали раком гортани и легких в 40-50 раз чаще, чем лица, которые ежедневно выкуривали не более 10 сигарет. Этими же исследованиями доказано, что общий риск смерти от рака прямо связанный с курением, составляет 45%.
В США каждый год умирают более 130000 человек в результате заболевания раком вследствие курения. Американские исследователи считают так же, что среди взрослых мужчин курение является причиной 90% всех смертей от рака легких, полости рта и гортани, рака глотки, желудка и др. локализаций. В странах ЕС от болезней, связанных с курением, каждую минуту умирает один человек.
В странах ЕС от болезней, связанных с курением, каждую минуту умирает один человек.
В последние десятилетия увеличилось число курящих женщин. В результате количество случаев возникновения опухолей гортани и легких у женщин увеличилось в 2-3 раза. В Америке в 1970г исследователи предсказали, что к 1990 году рак легких у курящих женщин в США увеличится на 20% и данные 1991г подтвердили, что среди этого контингента женщин раковые опухоли увеличились на 19%. Этими же исследованиями показано, что чувствительность женщин к канцерогенам табака в 2 раза выше, чем у мужчин. Кроме отмеченного курение и потребление даже слабоалкогольных напитков женщинами во время беременности, кроме возможности рождения психически не полноценного ребенка повышает склонность ребенка к алкоголизму после 20 лет.
Следует так же знать, что от курильщиков страдают и некурящие лица, находящиеся с курящими в одном помещении, так как они тоже вдыхают табачный дым (это так называемое «пассивное курение») и подвергаются опасности заболеть раком. Согласно данным экспертов США, «пассивное» курение повышает вероятность раковых заболеваний в 10 раз. Риск развития рака органов дыхания у пассивных курильщиков превышает базовый уровень на 70%. Эти же данные свидетельствуют, что в США от «пассивного» курения ежегодно умирает 53 тысячи человек. В результате этих работ является запрет курения в общественных местах во многих странах.
Согласно данным экспертов США, «пассивное» курение повышает вероятность раковых заболеваний в 10 раз. Риск развития рака органов дыхания у пассивных курильщиков превышает базовый уровень на 70%. Эти же данные свидетельствуют, что в США от «пассивного» курения ежегодно умирает 53 тысячи человек. В результате этих работ является запрет курения в общественных местах во многих странах.
Во Франции от рака ежегодно умирает 150 тысяч человек, при этом 60 тысяч – непосредственные жертвы, «голубого ароматного дыма». По оценкам специалистов к 2020-2025 годам во Франции резко возрастет смертность от рака легких, гортани и других органов в связи с увеличением числа курящих женщин. Данные американских исследователей наблюдавших за 120 тысячами представителей «слабого пола» свидетельствуют, что у заядлых курильщиц вероятность получить опухоль молочной железы на 30% выше, чем у некурящих.
Влияние раздражающего действия табака на вероятность заболеть раком подтверждается также тем фактом, что в ряде азиатских стран (Афганистан, Иран, Индия, Турция и т. д.), где табак не курят, а различные его смеси (бетель, нас и др.) закладывают за губу или щеку, рак гортани наблюдается очень редко, но опухоли возникают в полости рта, в местах закладки смеси, т.е. там где у этих лиц наблюдается раздражение слизистой оболочки.
д.), где табак не курят, а различные его смеси (бетель, нас и др.) закладывают за губу или щеку, рак гортани наблюдается очень редко, но опухоли возникают в полости рта, в местах закладки смеси, т.е. там где у этих лиц наблюдается раздражение слизистой оболочки.
Однако было бы не верно считать, что табак является единственной причиной рака гортани, глотки и других органов. В немалой степени возникновению рака полости рта, глотки и гортани способствует вторая вредная привычка человечества неумеренное потребление алкоголя. В настоящее время многочисленными эпидемиологическими исследованиями собраны неопровержимые доказательства высокой канцерогенной активности злоупотребления алкоголем, причем не только крепкими, но и слабоалкогольными напитками. Исследованиями доказана четкая зависимость повышения риска заболевания раком от количества и частоты употребления алкоголя. Риск возникновения рака также увеличивается и в случаях раннего начала потребления алкоголя.
Весьма существенную роль имеют профессиональные вредности: вдыхание различных газов, физические факторы. Высокую канцерогенную опасность представляют газы и пыль асбесто-цементных и целюлозно-бумажных предприятий, лакокрасочной, анилиновой и алюминиевой промышленности, выхлопные газы автомашин, пары бензина и различных масел, газы при сварочных работах и многие другие. Эти исследования подтверждаются нашими клиническими наблюдениями свидетельствующими о значительном количестве среди больных раком гортани водителей автотранспорта, трактористов, газосварщиков, которые много курят и часто употребляют алкоголь и подвергаются выше перечисленным профессиональным вредностям.
Высокую канцерогенную опасность представляют газы и пыль асбесто-цементных и целюлозно-бумажных предприятий, лакокрасочной, анилиновой и алюминиевой промышленности, выхлопные газы автомашин, пары бензина и различных масел, газы при сварочных работах и многие другие. Эти исследования подтверждаются нашими клиническими наблюдениями свидетельствующими о значительном количестве среди больных раком гортани водителей автотранспорта, трактористов, газосварщиков, которые много курят и часто употребляют алкоголь и подвергаются выше перечисленным профессиональным вредностям.
Благодаря человеческой деятельности во вдыхаемом нами воздухе содержится очень много вредных, в том числе и канцерогенных веществ. Вдыхание загрязненного воздуха очень вредно, однако воздух вдыхают все, но рак гортани и легких значительно чаще возникает у курящих. Следует также отметить, что все эпидемиологические исследования белорусских ученых не свидетельствуют о влиянии Чернобыльской аварии на частоту заболеваемости раком гортани.
Итак, табак один и особенно в комбинации с алкоголем, по данным исследователей всех стран, является наиболее важной причиной рака гортани, полости рта, легких и др. Исследования показали, что уменьшение количества выкуриваемых сигарет, даже интенсивными курильщиками, снижает риск заболевания. Это подтверждается данными английских исследователей показавших, что уже через 2-3 года после прекращения курения, вероятность заболеть раком уменьшается на 10-15%, а через 10 лет – на 70%. Т.о. отказ от курения это самая простая, надежная, дешевая и безопасная профилактика многих воспалительных заболеваний и особенно рака гортани и легких.
ПРЕДРАКОВЫЕ ЗАБОЛЕВАНИЯ ГОРТАНИ И ИХ ПРОФИЛАКТИКА.
Причины перерождения нормальной клетки в опухолевую вообще и гортани в частности пока неизвестны. Однако установлено, что опухоли не возникают внезапно. На современном этапе развития онкологии уже твердо установлено, что злокачественные опухоли не возникают в здоровых тканях, их появлению всегда предшествуют длительно развивающиеся патологические изменения тканей, способствующие развитию опухоли. Эти изменения существуют обычно годами и называются «предопухолевыми». К этим заболеваниям гортани относятся: папилломы, аденомы, лейкокератоз, пахидермии, кисты и хронические воспаления. Не все хронические процессы переходят в опухоль, но все они понижают устойчивость слизистой оболочки гортани и всего организма к заболеванию.
Эти изменения существуют обычно годами и называются «предопухолевыми». К этим заболеваниям гортани относятся: папилломы, аденомы, лейкокератоз, пахидермии, кисты и хронические воспаления. Не все хронические процессы переходят в опухоль, но все они понижают устойчивость слизистой оболочки гортани и всего организма к заболеванию.
Вредно влияет на слизистую оболочку гортани длительное вдыхание пыльного, горячего воздуха, особенно при наличии в нем различных газов, испарений кислот, щелочей, бензина и масел. Поэтому соблюдение правил индивидуальной профилактики при работе с газами, пылью и вредными химическими веществами на заводах, так же имеет важное значение для предупреждения возможности развития злокачественных новообразований.
Опухоль легче предупредить, чем лечить. Однако и здесь существуют трудности, которые объясняются тем, что причины возникновения рака, вообще и гортани в частности, изучены еще не полностью. Поэтому эффективная борьба возможна только с известными факторами. Все факторы, способствующие хроническому воспалению и заболеванию раком, надо стремиться устранить. Необходимо своевременно, систематически и настойчиво лечить хронические заболевания, прекращать курение, обязательно и возможно раньше удалять все доброкачественные новообразования, устранять все профессиональные вредности. Все эти меры дают возможность предупредить заболевание раком. При этом нужно помнить, что опухоли возникают незаметно без особых признаков. Поэтому больные должны внимательно относиться к любым заболеваниям гортани и при появлении охриплости или других ощущений своевременно обращаться к врачу.
Все факторы, способствующие хроническому воспалению и заболеванию раком, надо стремиться устранить. Необходимо своевременно, систематически и настойчиво лечить хронические заболевания, прекращать курение, обязательно и возможно раньше удалять все доброкачественные новообразования, устранять все профессиональные вредности. Все эти меры дают возможность предупредить заболевание раком. При этом нужно помнить, что опухоли возникают незаметно без особых признаков. Поэтому больные должны внимательно относиться к любым заболеваниям гортани и при появлении охриплости или других ощущений своевременно обращаться к врачу.
Большую помощь в выявлении предопухолевых заболеваний и новообразований оказывают профилактические осмотры. Учитывая возможность озлокачествления предопухолевых заболеваний в соответствующих кабинетах поликлиник за такими больными должно вестись регулярное наблюдение, чтобы своевременно обнаружить возникновение опухоли. Эти мероприятия позволяют своевременно выявить предопухолевое заболевание, провести необходимое лечение и тем самым предотвратить возможность появления рака. В случае обнаружения опухоли лечение удается провести в более ранней стадии и добиться лучшего результата. Поэтому не уклоняйтесь от профилактических осмотров, своевременно приходите на контрольные осмотры. Помните, товарищи, эти мероприятия нужны не врачу, а Вам.
В случае обнаружения опухоли лечение удается провести в более ранней стадии и добиться лучшего результата. Поэтому не уклоняйтесь от профилактических осмотров, своевременно приходите на контрольные осмотры. Помните, товарищи, эти мероприятия нужны не врачу, а Вам.
РАННИЕ ПРИЗНАКИ РАКА ГОРТАНИ.
Гортань выполняет в нашем организме важные физиологические функции, главными являются голосообразовательная и дыхательная функции. Кроме этого при прохождении через гортань воздух согревается, увлажняется и очищается от пыли. Значительной является и защитная функция гортани, заключающаяся в предотвращении попадания инородных тел в дыхательные пути. Полость гортани делится на три отдела: верхний (вестибулярный), средний и нижний (подсвязочный). Средний отдел состоит только из голосовых складок, расположенных приблизительно посредине гортани.
Признаки опухоли гортани весьма разнообразны и зависят от формы, места роста и степени распространения. Начальный период заболевания сопровождается незначительными симптомами: ощущением першения, щекотания, чувством «постороннего или инородного тела в горле», неудобством при глотании, быстрой утомляемостью при разговоре, т. е. симптомами и жалобами наблюдающимися при ряде не опухолевых заболеваний – субатрофическом фарингите и др. В дальнейшем жалобы зависят от локализации опухоли в пределах гортани. Так при поражении надгортанника, в особенности его края, рано возникают неудобства при глотании, затруднение и боль при проглатывании пищи. Чаще всего опухоли возникают в верхнем отделе гортани и долгое время не вызывают беспокоящих больного ощущений. Лишь когда опухоль достигает значительных размеров появляются ощущения инородного тела в горле, меняется тембр голоса, он становится глухим, сдавленным, периодически появляется охриплость . Эти изменения часто замечают окружающие заболевшего люди, а не сам больной. Охриплость при раках этого отдела гортани появляется, когда опухоль распространяется на голосовые складки. Хрипота вначале непостоянна и неоднородна по тональности. Однако больные редко сразу обращают внимание даже на охриплость, объясняя ее переохлаждением, курением и другими причинами. По мере роста опухоли охриплость усиливается до полной потери голоса.
е. симптомами и жалобами наблюдающимися при ряде не опухолевых заболеваний – субатрофическом фарингите и др. В дальнейшем жалобы зависят от локализации опухоли в пределах гортани. Так при поражении надгортанника, в особенности его края, рано возникают неудобства при глотании, затруднение и боль при проглатывании пищи. Чаще всего опухоли возникают в верхнем отделе гортани и долгое время не вызывают беспокоящих больного ощущений. Лишь когда опухоль достигает значительных размеров появляются ощущения инородного тела в горле, меняется тембр голоса, он становится глухим, сдавленным, периодически появляется охриплость . Эти изменения часто замечают окружающие заболевшего люди, а не сам больной. Охриплость при раках этого отдела гортани появляется, когда опухоль распространяется на голосовые складки. Хрипота вначале непостоянна и неоднородна по тональности. Однако больные редко сразу обращают внимание даже на охриплость, объясняя ее переохлаждением, курением и другими причинами. По мере роста опухоли охриплость усиливается до полной потери голоса. В дальнейшем появляется поперхивание во время еды, затруднение и боль при глотании, затруднение дыхания. Боль часто отдает в ухо. Дальнейший рост опухоли суживает голосовую щель. Поэтому многие больные обращаются с жалобами на появление одышки при ходьбе или физической нагрузке. Нарушение дыхания развивается медленно, постепенно, поэтому организм привыкает к этому и больные длительное время не ощущают недостаток воздуха. У некоторых больных затруднение дыхания появляется после переохлаждения, когда вокруг опухоли возникает воспаление и отек тканей. При больших изъязвленных опухолях у больных появляются обильные выделения слюны иногда с кровью, неприятный запах изо рта, кашель, особенно во время еды.
В дальнейшем появляется поперхивание во время еды, затруднение и боль при глотании, затруднение дыхания. Боль часто отдает в ухо. Дальнейший рост опухоли суживает голосовую щель. Поэтому многие больные обращаются с жалобами на появление одышки при ходьбе или физической нагрузке. Нарушение дыхания развивается медленно, постепенно, поэтому организм привыкает к этому и больные длительное время не ощущают недостаток воздуха. У некоторых больных затруднение дыхания появляется после переохлаждения, когда вокруг опухоли возникает воспаление и отек тканей. При больших изъязвленных опухолях у больных появляются обильные выделения слюны иногда с кровью, неприятный запах изо рта, кашель, особенно во время еды.
Выше мы отмечали, что в вестибулярном отделе гортани имеется большое количество лимфатических сосудов. Отдельные опухолевые клетки оторвавшись от основной опухоли могут по лимфатическим сосудам попасть в лимфатические узлы на шее. В узлах опухолевые клетки дают рост новой опухоли, в результате чего на шее появляются плотные, безболезненные, постоянно увеличивающиеся образования (метастазы). Рак вестибулярного отдела рано и часто дает метастазы, иногда даже при небольших опухолях. Поэтому в ряде случаев при опухолях гортани, до появления выраженных симптомов со стороны гортани, на шее появляются безболезненные, плотные образования и больные обращаются за помощью с жалобами на появление опухоли на шее с одной или двух сторон. Очень часто заболевшие объясняют увеличение лимфатических узлов простудой и воспалением и не обращаются за помощью, затягивая заболевание.
Рак вестибулярного отдела рано и часто дает метастазы, иногда даже при небольших опухолях. Поэтому в ряде случаев при опухолях гортани, до появления выраженных симптомов со стороны гортани, на шее появляются безболезненные, плотные образования и больные обращаются за помощью с жалобами на появление опухоли на шее с одной или двух сторон. Очень часто заболевшие объясняют увеличение лимфатических узлов простудой и воспалением и не обращаются за помощью, затягивая заболевание.
Опухоли голосовых связок проявляются значительно раньше, чем новообразования других отделов гортани. Даже небольшое образование величиной с просяное зерно, на голосовой складке приводит к нарушению голоса. Вначале появляется осиплость, а потом стойкая, прогрессирующая охриплость. Растут новообразования голосовой складки относительно медленно и голос постепенно ухудшается. Метастазы при раках голосовых складок появляются очень редко, обычно при прорастании опухоли за пределы этого отдела.
Опухоли в подсвязочном отделе гортани возникают редко и долгое время не проявляются ни субъективными, ни объективными симптомами. Наиболее частой жалобой при новообразованиях этой локализации является затруднение дыхания или охриплость, если опухоль прорастает в голосовую складку. Однако это свидетельствует о том, что у больного уже имеется большая опухоль закрывающая большую часть просвета трахеи или голосовой щели. Других симптомов при этих опухолях обычно нет. Метастазы при опухолях подсвязочного пространства наблюдаются редко и поздно.
Наиболее частой жалобой при новообразованиях этой локализации является затруднение дыхания или охриплость, если опухоль прорастает в голосовую складку. Однако это свидетельствует о том, что у больного уже имеется большая опухоль закрывающая большую часть просвета трахеи или голосовой щели. Других симптомов при этих опухолях обычно нет. Метастазы при опухолях подсвязочного пространства наблюдаются редко и поздно.
Все описанные выше симптомы характерны для определенного отдела гортани, но возникнув в каком-либо отделе опухоли гортани прорастают в соседние образования гортани или глотку (корень языка, грушевидные синусы, трахею и др.) при таких распространенных опухолях, не зависимо от места начала роста опухоли, могут наблюдаться боли при глотании, нарушение голосообразования и дыхания. При прорастании опухоли в щитовидный хрящ изменяется конфигурация гортани. Она становится широкой и болезненной при дотрагивании. Распространение рака на глотку вызывает затруднение глотания и боли при этом.
Появление некоторых или всех указанных выше симптомов еще не свидетельствует о наличии рака гортани. Затруднение дыхания, боль при глотании, охриплость и увеличение шейных лимфатических узлов может наблюдаться и при ряде воспалительных заболеваний. Для выяснения причины заболевания необходимо возможно раньше обращаться за помощью к врачу по болезням уха, горла и носа, а не к терапевту. Врач ларинголог сумеет быстрее разобраться и при необходимости сможет провести соответствующее лечение. Все это позволит раньше начать лечение, не ожидая выраженных симптомов заболевания.
ДИАГНОСТИКА И ЛЕЧЕНИЕ РАКА ГОРТАНИ.
При подозрении на опухоль гортани или перед началом лечения каждый больной тщательно обследуется. Осматривается шея, полость рта, рото- и гортаноглотка, гортань; производят: рентгенологическое исследование легких и другие исследования. При жалобах на охриплость и малейшем подозрении на опухоль гортани или глотки больному обязательно необходим тщательный осмотр гортани зеркалом или фиброскопом. Нельзя удовлетворяться осмотром полости рта шпателем или «заглядыванием» в рот терапевта. При необходимости производится ряд специальных исследований, в том числе компьютерная томография Каждому больному из подозрительного участка гортани и из опухоли берется маленький кусочек ткани (биопсия) для микроскопического исследования. Некоторые больные боятся биопсии и отказываются от нее и обследования. Практикой и многими наблюдениями доказано, что биопсия не может быть причиной ухудшения и распространения процесса. Без данных морфологического исследования взятого кусочка опухоли, подтвердить наличие или отсутствие злокачественного процесса невозможно. В случае отказа больного от биопсии, лечение не проводится.
Нельзя удовлетворяться осмотром полости рта шпателем или «заглядыванием» в рот терапевта. При необходимости производится ряд специальных исследований, в том числе компьютерная томография Каждому больному из подозрительного участка гортани и из опухоли берется маленький кусочек ткани (биопсия) для микроскопического исследования. Некоторые больные боятся биопсии и отказываются от нее и обследования. Практикой и многими наблюдениями доказано, что биопсия не может быть причиной ухудшения и распространения процесса. Без данных морфологического исследования взятого кусочка опухоли, подтвердить наличие или отсутствие злокачественного процесса невозможно. В случае отказа больного от биопсии, лечение не проводится.
Лечение больных опухолями гортани представляет ряд сложностей и может быть консервативным и оперативным (хирургическим). Консервативный метод включает различные комбинации химио-, лучевой терапии и другие воздействия, но без хирургического вмешательства. Комбинированный метод включает различные сочетания химио- и лучевой терапии и различные виды операций. Какое лечение будет применено зависит от локализации и распространенности новообразования, наличия или отсутствия метастазов, морфологического строения опухоли и общего состояния больного. В настоящее время уже недостаточно вылечить больного любым методом, оставив его инвалидом, необходимо оставить человека трудоспособным, социально полезным.
Какое лечение будет применено зависит от локализации и распространенности новообразования, наличия или отсутствия метастазов, морфологического строения опухоли и общего состояния больного. В настоящее время уже недостаточно вылечить больного любым методом, оставив его инвалидом, необходимо оставить человека трудоспособным, социально полезным.
Самый старый, чисто хирургический метод лечения рака гортани, в настоящее время применяется очень редко. Современная аппаратура для лучевого лечения (телегамма-аппараты, бетатрон, линейный ускоритель) позволяют применять этот метод как самостоятельный вид лечения. В последнее десятилетие при лечении опухолей все более широкое применение находит химиотерапия. Однако, как самостоятельный метод лечения при раке гортани химиотерапия не применяется. Объясняется это отсутствием достаточно эффективных для этой локализации опухоли препаратов. Сочетание некоторых лекарственных веществ с лучевым или хирургическим вмешательством улучшает результаты лечения. Поэтому в настоящее время лечение рака гортани, в большинстве случаев, начинают с химио- или лучевой терапии или их комбинации. В зависимости от размера опухоли, ее локализации и быстроты обратного развития зависит число курсов химиолечения и доза облучения. При своевременном начале лечения результаты хорошие. При начальных стадиях рака гортани стойкое излечение после химиолучевой терапии достигается в 85-95%. Подобное же лечение распространенных опухолей гортани значительно менее эффективно — 30-40%. Как показывают приведенные данные исход лечения зависит от распространенности процесса. Чем меньше опухоль, тем лучше результаты и наоборот. Существует также определенная зависимость результатов лечения от локализации опухоли. Лучше всего поддается лучевому лечению рак голосовой складки, хуже – опухоли верхнего отдела и практически не поддаются консервативному воздействию новообразования нижней (подсвязочной) локализации. Результаты лечения во многом зависят так же от общего состояния организма, его биологических особенностей и от психологической настроенности больного.
Поэтому в настоящее время лечение рака гортани, в большинстве случаев, начинают с химио- или лучевой терапии или их комбинации. В зависимости от размера опухоли, ее локализации и быстроты обратного развития зависит число курсов химиолечения и доза облучения. При своевременном начале лечения результаты хорошие. При начальных стадиях рака гортани стойкое излечение после химиолучевой терапии достигается в 85-95%. Подобное же лечение распространенных опухолей гортани значительно менее эффективно — 30-40%. Как показывают приведенные данные исход лечения зависит от распространенности процесса. Чем меньше опухоль, тем лучше результаты и наоборот. Существует также определенная зависимость результатов лечения от локализации опухоли. Лучше всего поддается лучевому лечению рак голосовой складки, хуже – опухоли верхнего отдела и практически не поддаются консервативному воздействию новообразования нижней (подсвязочной) локализации. Результаты лечения во многом зависят так же от общего состояния организма, его биологических особенностей и от психологической настроенности больного. У человека доверяющего врачу, твердо верящего в благоприятный исход, лечение проходит значительно успешнее. И наоборот, недоверие, пессимизм в отношении лечения, психическая расслабленность, а в ряде случаев и прямо паническая настроенность больного, сильно вредят лечению. У первых больных хорошо излечиваются даже огромные опухоли, у вторых – не исчезают небольшие образования.
У человека доверяющего врачу, твердо верящего в благоприятный исход, лечение проходит значительно успешнее. И наоборот, недоверие, пессимизм в отношении лечения, психическая расслабленность, а в ряде случаев и прямо паническая настроенность больного, сильно вредят лечению. У первых больных хорошо излечиваются даже огромные опухоли, у вторых – не исчезают небольшие образования.
У некоторых больных уменьшение опухоли происходит очень быстро и после половинной дозы облучения опухоль исчезает, появляется чистый, звучный голос. Почувствовав себя хорошо, ряд больных вместо того, чтобы закрепить успех лечения, отказываются от продолжения лечения. Через несколько месяцев рост опухоли у таких больных возобновляется, но облучать это место уже нельзя. Приходится оперировать, иногда несколько раз, но спасти жизнь больного удается не всегда.
Во время химиотерапии и лучевого лечения за больными ведется систематический контроль, так как эти виды воздействия сопровождаются местной и общей реакцией. Эти изменения чаще возникают у ослабленных, истощенных больных, что обычно наблюдается при больших новообразованиях.
Эти изменения чаще возникают у ослабленных, истощенных больных, что обычно наблюдается при больших новообразованиях.
Общая реакция организма проявляется в слабости, ухудшении аппетита, потере вкуса и веса, изредка появляются головные боли и изменения крови.
Местные реакции возникают в зоне облучения, в данном случае в гортани (эпителииты) и на коже шеи. Отмеченные реакции на слизистой оболочке и коже являются «законными» , встречаются у многих больных и не являются следствием невнимания или «ожогов».Кожные реакции в настоящее время встречаются реже. Изменения в гортани наблюдаются чаще и проявляются воспалением и отеком слизистой оболочки гортани, что проявляется усилением охриплости до полной «потери» голоса. Эпителииты практически неизбежны у всех больных, которые лечатся лучевым методом. Время появления реакций и их интенсивность зависят от общего состояния больного, размеров опухоли и биологических особенностей организма заболевшего. Для уменьшения реакции слизистой оболочки гортани проводится ряд лечебных мероприятий ( инъекции, вливания, полоскания, диета и др.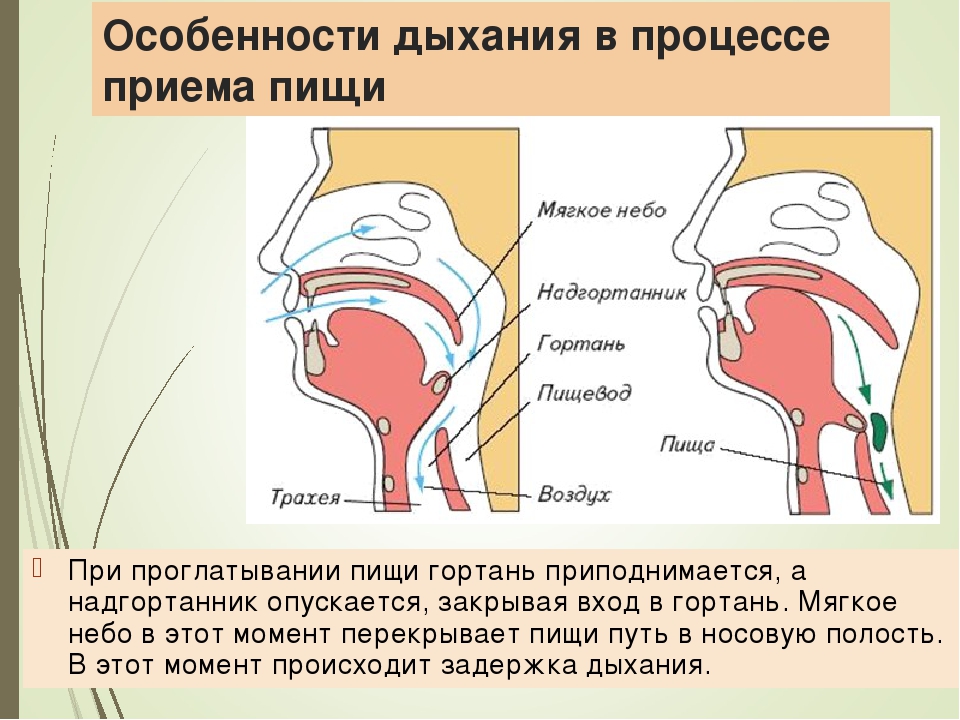 ).
).
У многих больных, поступающих на лечение с большими опухолями суживающими голосовую щель и затрудняющими дыхание, перед облучением, необходимо произвести трахеотомию. Эта небольшая безопасная операция заключается в том, что в трахею, ниже расположения опухоли, вводится специальная трубка для дыхания. Гортань от операции не страдает. После излечения опухоли канюля удаляется и отверстие в трахею закрывается. У многих больных эта операция абсолютно необходима, так как после первых сеансов облучения в гортани может быстро возникнуть отек тканей. Если опухоль небольшая и голосовая щель широкая такому больному отек обычно не страшен. При большой опухали закрывающей часть голосовой щели (стеноз II-III степени), отек закрывает оставшуюся часть просвета гортани и человек может задохнуться. Поэтому если врачи считают трахеотомию необходимой не следует отказываться от этой небольшой операции, так как она сохраняет жизнь и без нее начинать лечение нельзя. Отек вызывает курение, употребление спиртных напитков, острая пища, простудные заболевания и др.
После лучевого лечения у больных могут наблюдаться осложнения в виде отека гортани и воспаления хрящей гортани. Заболевание сопровождается болями при глотании, повышенной температурой, отеком тканей передней поверхности шеи и слизистой гортани. Обычно это осложнение наблюдается у больных с большими опухолями, прорастающими в хрящ и при нарушениях режима после лечения (употребления алкоголя, курение и др).
После излечения опухоли лучевым методом функция гортани практически не нарушается. Вскоре после окончания лечения восстанавливается звучный голос и больные продолжают прежнюю трудовую деятельность.
В тех случаях, когда лучевое лечение оказалось недостаточно эффективным, производят хирургическое вмешательство. Сочетание лучевого и хирургического лечения называется комбинированным. Как правило операцию приходится делать больным поступающим на лечение с большими опухолями. Предшествовавшее операции лучевое лечение приводит к уменьшению опухоли. Кроме этого, после облучения опухолевые клетки менее жизнеспособны и операция проводится в лучших условиях, чем без облучения. Однако, из всего изложенного не следует, что всех больных надо облучать полной дозой, надеясь на большее уменьшение опухоли. После больших доз облучения послеоперационная рана может заживать хуже. Поэтому, если врачи рекомендуют прекратить облучение после половинной дозы облучения и произвести операцию, не следует отказываться от нее мотивируя улучшением голоса и исчезновением болей.
Однако, из всего изложенного не следует, что всех больных надо облучать полной дозой, надеясь на большее уменьшение опухоли. После больших доз облучения послеоперационная рана может заживать хуже. Поэтому, если врачи рекомендуют прекратить облучение после половинной дозы облучения и произвести операцию, не следует отказываться от нее мотивируя улучшением голоса и исчезновением болей.
Операции бывают различные. Если опухоль небольшая, то удаляют только часть гортани (различные виды резекций). После такой операции человек дышит как обычно и у него сохраняется голос. При больших опухолях приходится производить полное удаление гортани. Эта большая операция. После этого вмешательства человек лишается звучного голоса и дышит только через трубку, вставленную в трахею в нижних отделах шеи, но ему сохраняется жизнь. Через 3-4 недели после операции больной приступает к занятиям с врачом логопедом, для выработки звучного голоса. Речь у таких больных развивается за счет воздуха заглатываемого в желудок. После некоторого времени занятий у оперированного вырабатывается звучная речь, позволяющая общаться с окружающими людьми и даже продолжать трудовую деятельность. Кроме отмеченного метода в настоящее время восстановление звучного голоса возможно и путем установки голосового протеза. Во время удаления опухоли или через любой период после операции, возможна установка небольшой «канюли», которая позволяет направить воздух из трахеи в пищевод и после стихания воспалительных явлений, больной начинает звучно разговаривать.
После некоторого времени занятий у оперированного вырабатывается звучная речь, позволяющая общаться с окружающими людьми и даже продолжать трудовую деятельность. Кроме отмеченного метода в настоящее время восстановление звучного голоса возможно и путем установки голосового протеза. Во время удаления опухоли или через любой период после операции, возможна установка небольшой «канюли», которая позволяет направить воздух из трахеи в пищевод и после стихания воспалительных явлений, больной начинает звучно разговаривать.
Если у больного была очень большая опухоль, то иногда необходимо удалять не только гортань, но и части окружающих органов (языка, глотки, трахеи и др.), после таких операций не всегда удается полностью зашить рану. Такие вмешательства обычно приходится делать больным с очень большими опухолями, чаще больным, которые вначале отказывались от операции и согласились на нее только после появления сильных болей. При больших новообразованиях сочетание облучения и хирургического вмешательства дает значительно лучшие результаты, чем каждый метод в отдельности. Излечение при комбинированном лечении больших опухолей достигается в 40-60%. Однако возможности комбинированного лечения тоже ограничены, т.к. опухоль может прорасти в крупные сосуды и другие образования и хирургическое вмешательство становится невозможным, так как удалять можно далеко не все. Это не всегда понимают больные, когда отказываются от своевременно предлагаемой операции, надеясь, что оперировать «никогда не поздно» Опухоль растет незаметно и безболезненно. Боль появляется только когда опухоль прорастает в окружающие ткани и крупные нервы и часто удалить такую опухоль уже невозможно.
Излечение при комбинированном лечении больших опухолей достигается в 40-60%. Однако возможности комбинированного лечения тоже ограничены, т.к. опухоль может прорасти в крупные сосуды и другие образования и хирургическое вмешательство становится невозможным, так как удалять можно далеко не все. Это не всегда понимают больные, когда отказываются от своевременно предлагаемой операции, надеясь, что оперировать «никогда не поздно» Опухоль растет незаметно и безболезненно. Боль появляется только когда опухоль прорастает в окружающие ткани и крупные нервы и часто удалить такую опухоль уже невозможно.
Выше отмечалось, что опухоли гортани могут давать метастазы в лимфатические узлы шеи. Лечение метастазов рака гортани, как и основного очага может быть консервативным, но чаще приходится оперировать. При лучевом лечении рака гортани, увеличенные лимфатические узлы на шее тоже облучаются. Если после проведенного лечения «узлы» не исчезли или вскоре появились вновь их необходимо удалить хирургическим путем. Операция заключается в удалении лимфатического аппарата и клетчатки боковой поверхности шеи единым блоком вместе с мышцей и веной. Операция большая, но не инвалидизирующая человека. После вмешательства больной продолжает выполнять прежнюю работу. Многие больные обнаружив у себя на шее небольшой безболезненный лимфатический узел не обращаются за помощью и лечатся домашними средствами. Другие не соглашаются на предлагаемую операцию, считая, что «узел» еще небольшой и что оперировать «никогда не поздно». Такая тактика неправильна и очень опасна. Метастазы в лимфатических узлах шеи располагаются рядом с крупной артерией кровоснабжающей головной мозг. Когда «узел» достигнет больших размеров, а иногда и при небольших размерах, он срастается с этим сосудом и удалить такой метастаз уже очень трудно. Оперировать надо пока узел небольшой, тогда операция производится радикально и легко переносится больным. Ожидание, кроме увеличения метастаза и прорастания его в окружающие образования, может привести к появлению новых метастазов на шее или в других органах (легких, печени).
Операция заключается в удалении лимфатического аппарата и клетчатки боковой поверхности шеи единым блоком вместе с мышцей и веной. Операция большая, но не инвалидизирующая человека. После вмешательства больной продолжает выполнять прежнюю работу. Многие больные обнаружив у себя на шее небольшой безболезненный лимфатический узел не обращаются за помощью и лечатся домашними средствами. Другие не соглашаются на предлагаемую операцию, считая, что «узел» еще небольшой и что оперировать «никогда не поздно». Такая тактика неправильна и очень опасна. Метастазы в лимфатических узлах шеи располагаются рядом с крупной артерией кровоснабжающей головной мозг. Когда «узел» достигнет больших размеров, а иногда и при небольших размерах, он срастается с этим сосудом и удалить такой метастаз уже очень трудно. Оперировать надо пока узел небольшой, тогда операция производится радикально и легко переносится больным. Ожидание, кроме увеличения метастаза и прорастания его в окружающие образования, может привести к появлению новых метастазов на шее или в других органах (легких, печени). В результате операция становится больше, а иногда и невыполнимой.
В результате операция становится больше, а иногда и невыполнимой.
Итак, все изложенное показывает, что рак гортани и его метастазы в шейных лимфатических узлах излечимы. Результаты лечения полностью зависят от величины опухоли. Чем раньше больной обратится за помощью, тем больше гарантий на излечение. Лечение больших опухолей гортани и больших метастазов крайне затруднено. Результаты их лечения неудовлетворительны.
Все больные после проведенного лечения нуждаются в тщательном систематическом наблюдении специалиста в течении 5 лет и более. Это необходимо с целью своевременного обнаружения возобновления роста опухоли, появления возможных осложнений или метастазов. В течении первого года после окончания лечения больной должен осматриваться вначале ежемесячно, потом 1 раз в 2-3 месяца. В последующем пациент должен являться на осмотр 1 раз в 4-6 месяцев. После 5 лет контроль проводится 1 раз в год. При необходимости и чаще.
СОВЕТЫ.
После проведенного лучевого лечения ткани гортани и шеи изменяются. Поэтому больным в течении 0,5-1 года не рекомендуется переохлаждаться, курить, употреблять любые алкогольные напитки, очень кислую, соленую и острую пищу. Раздражающая пища усиливает сухость и способствует появлению отека слизистой оболочки гортани. Переохлаждение, как правило, приводит к отеку тканей гортани. Выздоровевшие после лучевого лечения в течении некоторого времени должны избегать также чрезмерной нагрузки голосового аппарата (говорить тихо и возможно меньше). Вреден им и очень сухой, горячий, пыльный воздух, особенно при наличии химических веществ.
Поэтому больным в течении 0,5-1 года не рекомендуется переохлаждаться, курить, употреблять любые алкогольные напитки, очень кислую, соленую и острую пищу. Раздражающая пища усиливает сухость и способствует появлению отека слизистой оболочки гортани. Переохлаждение, как правило, приводит к отеку тканей гортани. Выздоровевшие после лучевого лечения в течении некоторого времени должны избегать также чрезмерной нагрузки голосового аппарата (говорить тихо и возможно меньше). Вреден им и очень сухой, горячий, пыльный воздух, особенно при наличии химических веществ.
У всех больных после облучения появляется сильная сухость во рту и глотке. Для уменьшения сухости больным рекомендуются щелочные полоскания листьями шалфея, ромашки, эвкалипта, 1 чайная ложка питьевой соды на стакан теплой воды, закапывания в нос растительных масел по 10-15 капель на ночь.
После удаления гортани многие больные вынуждены носить трахеотомическую канюлю. Для предотвращения воспаления тканей вокруг трахеостомы и слизистой оболочки трахеи трахеотомическую трубку следует менять через 1-2 дня. Лучше ежедневно. Производят это сами больные.
Лучше ежедневно. Производят это сами больные.
В связи с отсутствием гортани воздух попадает в трахею сухой и пыльный. Поэтому в летнее время перед трахеотомической трубкой следует носить увлажненную марлевую салфетку. При сухости и наличии корок на стенках трахеи, необходимо закапывать на стенки трахеи щелочные или масляные капли. В случае раздражения кожи вокруг трахеостомы кожу надо смазывать любой мазью (вазелин, цинковая мазь и др.).
Трудоспособность человека после лечения зависит от его специальности, вида и объема лечения. После лучевого лечения большинство больных возвращаются на прежнее место работы. Среди оперированных нами больных многие тоже продолжают работать в совхозах и колхозах, заводах, бригадирами на строительстве, бухгалтерами и инженерами, даже юристами.
Все приведенные данные свидетельствуют о том, что рак гортани тяжелое заболевание, но при своевременном лечении, полностью излечим. Не следует только заниматься самолечением и отказываться от предлагаемого лечения.
А.В. Ваккер
Бесплатные консультации врачей онлайн
Вопрос создается. Пожалуйста, подождите…
Только зарегистрированные пользователи могу задавать вопрос.
Зарегистрируйтесь на портале, задавайте вопросы и получайте ответы от квалифицированных специалистов!
Напоминаем, что стоимость публикации вопроса — 10 бонусов.
Зарегистрироваться Как получить бонусы
К сожалению, у вас недостаточно бонусов для оплаты вопроса.
Напоминаем, что стоимость публикации вопроса — 10 бонусов.
Как получить бонусы
Раздел медицины*: — Не указано —КоронавирусАкушерствоАллергология, иммунологияАнестезиологияВенерологияВертебрологияВетеринарияГастроэнтерологияГематологияГепатологияГериатрияГинекологияГирудотерапияГомеопатияДерматологияДиетологияИглотерапия и РефлексотерапияИнфекционные и паразитарные болезниКардиологияКардиохирургияКосметологияЛабораторная и функциональная диагностикаЛечение травмЛогопедияМаммологияМануальная терапияМРТ, КТ диагностикаНаркологияНеврологияНейрохирургияНетрадиционные методы леченияНефрологияОбщая хирургияОнкологияОстеопатияОториноларингологияОфтальмологияПедиатрияПлазмаферезПластическая хирургияПодологияПроктологияПсихиатрияПсихологияПсихотерапияПульмонология, фтизиатрияРадиология и лучевая терапияРеабилитологияРеаниматология и интенсивная терапияРевматологияРепродукция и генетикаСексологияСомнологияСпортивная медицинаСтоматологияСурдологияТерапияТравматология и ортопедияТрансфузиологияТрихологияУЗИУльтразвуковая диагностикаУрология и андрологияФармакологияФизиотерапияФлебологияЧелюстно-лицевая хирургияЭндокринологияЗатрудняюсь выбрать (будет выбрана терапия)
Кому адресован вопросВопрос адресован: ВсемКонсультантам
Консультант, которому задается вопрос:
Всем. ..Агабекян Нонна Вачагановна (Акушер, Гинеколог)Айзикович Борис Леонидович (Педиатр)Акмалов Эдуард Альбертович (Аллерголог, Врач спортивной медицины)Александров Павел Андреевич (Венеролог, Гепатолог, Инфекционист, Паразитолог, Эпидемиолог)Александрова Анна Михайловна (Педагог, Психолог, Психотерапевт)Али Мохамед Гамал Эльдин Мансур (Педиатр)Аристова Анастасия Михайловна (Андролог, Уролог, Хирург)Армашов Вадим Петрович (Хирург)Афанасьева Дарья Львовна (Кардиолог, Терапевт)Беляева Елена Александровна (Гинеколог, Невролог, Рефлексотерапевт)Бушаева Ольга Владимировна (Пульмонолог, Терапевт)Врублевская Елена (Педиатр)Гензе Ольга Владимировна (Генетик, Педиатр)Горохова Юлия Игоревна (Венеролог, Врач общей практики, Дерматолог)Григорьева Алла Сергеевна (Врач общей практики, Терапевт)Демидова Елена Леонидовна (Психолог, Психотерапевт)Денищук Иван Сергеевич (Андролог, Уролог)Дибиров Магомед Гусейнович (Стоматолог)Димина Тамара Олеговна (Акушер, Аллерголог, Ангиохирург)Довгаль Анастасия Юрьевна (Маммолог, Онколог, Радиолог)Долгова Юлия Владимировна (Педиатр)Дьяконова Мария Алексеевна (Гериатр, Терапевт)Жердакова Дарья Владимировна (Акушер, Гинеколог)Загумённая Анна Юрьевна (Врач спортивной медицины, Гирудотерапевт, Диетолог, Косметолог, Терапевт)Зверев Валентин Сергеевич (Ортопед, Травматолог)Згоба Марьяна Игоревна (Окулист (Офтальмолог))Зинченко Вадим Васильевич (Рентгенолог, Хирург)Зорий Евген Владимирович (Невролог, Психолог, Терапевт, Хирург)Извозчикова Нина Владиславовна (Гастроэнтеролог, Дерматолог, Иммунолог, Инфекционист, Пульмонолог)Илона Игоревна (Врач общей практики, Гастроэнтеролог, Терапевт, Эндокринолог)Калявина Светлана Николаевна (Акушер, Гинеколог)Калягина Екатерина (Другая специальность)Карпенко Алик Викторович (Ортопед, Травматолог)Касимов Анар Физули оглы (Онколог, Хирург)Киреев Сергей Александрович (Психиатр, Психолог, Психотерапевт)Кирнос Марина Станиславовна (Стоматолог, Стоматолог детский, Стоматолог-терапевт)Копежанова Гульсум (Акушер, Гинеколог)Кравцов Александр Васильевич (Нарколог, Психиатр)Красильников Андрей Викторович (Врач ультразвуковой диагностики, Медицинский директор, Флеболог, Хирург)Кряжевских Инна Петровна (Терапевт, Гастроэнтеролог)Кудряшова Светлана Петровна (Эндокринолог)Куртанидзе Ираклий Малхазович (Окулист (Офтальмолог))Кущ Елена Владимировна (Диетолог, Терапевт)Лазарева Татьяна Сергеевна (ЛОР (Оториноларинголог))Лаптева Лариса Ивановна (Невролог)Лебединская Татьяна Александровна (Психолог, Психотерапевт)Ледник Максим Леонидович (Венеролог, Дерматолог)Леонова Наталья Николаевна (Детский хирург)Литвиненко Станислав Григорьевич (Ортопед, Травматолог)Лямина Ирина Алексеевна (Акушер)Максименко Татьяна Константиновна (Инфекционист)МАЛЬКОВ РОМАН ЕВГЕНЬЕВИЧ (Диетолог, Остеопат, Реабилитолог)Мамедов Рамис (ЛОР (Оториноларинголог))Мартиросян Яков Ашотович (Детский хирург, Проктолог, Травматолог, Уролог, Хирург)Маряшина Юлия Александровна (Акушер, Венеролог, Врач ультразвуковой диагностики, Гинеколог, Педиатр)Матвеева Ярослава Дмитриевна (Педиатр)Мершед Хасан Имадович (Вертебролог, Нейрохирург)Миллер Ирина Васильевна (Невролог)Мильдзихова АЛЬБИНА Бексолтановна (Врач общей практики, Гинеколог, ЛОР (Оториноларинголог), Педиатр, Терапевт)Муратова Наталья Сергеевна (Врач общей практики, Диетолог)Мухорин Виктор Павлович (Нефролог)Наумов Алексей Алексеевич (Мануальный терапевт)Никитина Анна Алексеевна (Окулист (Офтальмолог))Ольга Викторовна (Невролог, Неонатолог, Педиатр, Реабилитолог, Терапевт)Павлова Мария Игоревна (Стоматолог, Стоматолог-хирург, Челюстно-лицевой хирург)Панигрибко Сергей Леонидович (Венеролог, Дерматолог, Косметолог, Массажист, Миколог)Пантелеева Кристина Алексеевна (Невролог)Пастель Владимир Борисович (Ортопед, Ревматолог, Травматолог, Хирург)Паунок Анатолий Анатольевич (Андролог, Уролог)Першина Наталия Сергеевна (Невролог)Прокофьева Анастасия Михайловна (ЛОР (Оториноларинголог))Прохоров Иван Алексеевич (Нейрохирург, Хирург)Пушкарев Александр Вольдемарович (Гинеколог, Психотерапевт, Реабилитолог, Репродуктолог (ЭКО), Эндокринолог)Пьянцева Екатерина Вячеславна (Педиатр)Радевич Игорь Тадеушевич (Андролог, Венеролог, Сексолог, Уролог)Сапрыкина Ольга Александровна (Невролог)Свечникова Анастасия Евгеньевна (Стоматолог, Стоматолог детский, Стоматолог-ортопед, Стоматолог-терапевт, Стоматолог-хирург)Семений Александр Тимофеевич (Врач общей практики, Реабилитолог, Терапевт)Сергейчик Никита Сергеевич (Анестезиолог, Гомеопат)Силуянова Валерия Викторовна (Акушер, Врач ультразвуковой диагностики, Гинеколог)Соболь Андрей Аркадьевич (Кардиолог, Нарколог, Невролог, Психиатр, Психотерапевт)Сошникова Наталия Владимировна (Эндокринолог)Степанова Татьяна Владимировна (ЛОР (Оториноларинголог))Степашкина Анастасия Сергеевна (Гематолог, Пульмонолог, Терапевт)Сурова Лидия (Гирудотерапевт, Невролог, Терапевт)Суханова Оксана Александровна (Клинический фармаколог, Психолог)Сухих Данил Витальевич (Психиатр)Тумарец Кирилл Михайлович (Врач лечебной физкультуры, Врач спортивной медицины, Кинезитерапевт, Реабилитолог, Физиотерапевт)Турлыбекова Венера Равильевна (Врач общей практики, Педиатр)Устимова Вера Николаевна (Гематолог, Терапевт, Трансфузиолог)Фатеева Анастасия Александровна (Гастроэнтеролог, Диетолог, Психотерапевт, Эндокринолог)Федотова Татьяна Владимировна (Врач ультразвуковой диагностики, Гематолог, Терапевт)Фоминов Олег Эдуардович (Сексолог)Фоминов Олег Эдуардович (Сексолог)Фурманова Елена Александровна (Аллерголог, Иммунолог, Инфекционист, Педиатр)Хасанов Эльзар Халитович (Андролог, Врач ультразвуковой диагностики, Онколог, Уролог, Хирург)Хасанова Гульнара Сунагатулловна (Акушер, Врач ультразвуковой диагностики)Чупанова Аида (Акушер, Гинеколог)Чупанова Аида Идаятовна (Акушер, Гинеколог, Репродуктолог (ЭКО))Швайликова Инна Евненьевна (Окулист (Офтальмолог))Шибанова Мария Александровна (Нефролог, Терапевт)Щепетова Ольга Александровна (Терапевт)Ягудин Денар Лукманович (ЛОР (Оториноларинголог))Ярвела Марианна Юрьевна (Психолог)
..Агабекян Нонна Вачагановна (Акушер, Гинеколог)Айзикович Борис Леонидович (Педиатр)Акмалов Эдуард Альбертович (Аллерголог, Врач спортивной медицины)Александров Павел Андреевич (Венеролог, Гепатолог, Инфекционист, Паразитолог, Эпидемиолог)Александрова Анна Михайловна (Педагог, Психолог, Психотерапевт)Али Мохамед Гамал Эльдин Мансур (Педиатр)Аристова Анастасия Михайловна (Андролог, Уролог, Хирург)Армашов Вадим Петрович (Хирург)Афанасьева Дарья Львовна (Кардиолог, Терапевт)Беляева Елена Александровна (Гинеколог, Невролог, Рефлексотерапевт)Бушаева Ольга Владимировна (Пульмонолог, Терапевт)Врублевская Елена (Педиатр)Гензе Ольга Владимировна (Генетик, Педиатр)Горохова Юлия Игоревна (Венеролог, Врач общей практики, Дерматолог)Григорьева Алла Сергеевна (Врач общей практики, Терапевт)Демидова Елена Леонидовна (Психолог, Психотерапевт)Денищук Иван Сергеевич (Андролог, Уролог)Дибиров Магомед Гусейнович (Стоматолог)Димина Тамара Олеговна (Акушер, Аллерголог, Ангиохирург)Довгаль Анастасия Юрьевна (Маммолог, Онколог, Радиолог)Долгова Юлия Владимировна (Педиатр)Дьяконова Мария Алексеевна (Гериатр, Терапевт)Жердакова Дарья Владимировна (Акушер, Гинеколог)Загумённая Анна Юрьевна (Врач спортивной медицины, Гирудотерапевт, Диетолог, Косметолог, Терапевт)Зверев Валентин Сергеевич (Ортопед, Травматолог)Згоба Марьяна Игоревна (Окулист (Офтальмолог))Зинченко Вадим Васильевич (Рентгенолог, Хирург)Зорий Евген Владимирович (Невролог, Психолог, Терапевт, Хирург)Извозчикова Нина Владиславовна (Гастроэнтеролог, Дерматолог, Иммунолог, Инфекционист, Пульмонолог)Илона Игоревна (Врач общей практики, Гастроэнтеролог, Терапевт, Эндокринолог)Калявина Светлана Николаевна (Акушер, Гинеколог)Калягина Екатерина (Другая специальность)Карпенко Алик Викторович (Ортопед, Травматолог)Касимов Анар Физули оглы (Онколог, Хирург)Киреев Сергей Александрович (Психиатр, Психолог, Психотерапевт)Кирнос Марина Станиславовна (Стоматолог, Стоматолог детский, Стоматолог-терапевт)Копежанова Гульсум (Акушер, Гинеколог)Кравцов Александр Васильевич (Нарколог, Психиатр)Красильников Андрей Викторович (Врач ультразвуковой диагностики, Медицинский директор, Флеболог, Хирург)Кряжевских Инна Петровна (Терапевт, Гастроэнтеролог)Кудряшова Светлана Петровна (Эндокринолог)Куртанидзе Ираклий Малхазович (Окулист (Офтальмолог))Кущ Елена Владимировна (Диетолог, Терапевт)Лазарева Татьяна Сергеевна (ЛОР (Оториноларинголог))Лаптева Лариса Ивановна (Невролог)Лебединская Татьяна Александровна (Психолог, Психотерапевт)Ледник Максим Леонидович (Венеролог, Дерматолог)Леонова Наталья Николаевна (Детский хирург)Литвиненко Станислав Григорьевич (Ортопед, Травматолог)Лямина Ирина Алексеевна (Акушер)Максименко Татьяна Константиновна (Инфекционист)МАЛЬКОВ РОМАН ЕВГЕНЬЕВИЧ (Диетолог, Остеопат, Реабилитолог)Мамедов Рамис (ЛОР (Оториноларинголог))Мартиросян Яков Ашотович (Детский хирург, Проктолог, Травматолог, Уролог, Хирург)Маряшина Юлия Александровна (Акушер, Венеролог, Врач ультразвуковой диагностики, Гинеколог, Педиатр)Матвеева Ярослава Дмитриевна (Педиатр)Мершед Хасан Имадович (Вертебролог, Нейрохирург)Миллер Ирина Васильевна (Невролог)Мильдзихова АЛЬБИНА Бексолтановна (Врач общей практики, Гинеколог, ЛОР (Оториноларинголог), Педиатр, Терапевт)Муратова Наталья Сергеевна (Врач общей практики, Диетолог)Мухорин Виктор Павлович (Нефролог)Наумов Алексей Алексеевич (Мануальный терапевт)Никитина Анна Алексеевна (Окулист (Офтальмолог))Ольга Викторовна (Невролог, Неонатолог, Педиатр, Реабилитолог, Терапевт)Павлова Мария Игоревна (Стоматолог, Стоматолог-хирург, Челюстно-лицевой хирург)Панигрибко Сергей Леонидович (Венеролог, Дерматолог, Косметолог, Массажист, Миколог)Пантелеева Кристина Алексеевна (Невролог)Пастель Владимир Борисович (Ортопед, Ревматолог, Травматолог, Хирург)Паунок Анатолий Анатольевич (Андролог, Уролог)Першина Наталия Сергеевна (Невролог)Прокофьева Анастасия Михайловна (ЛОР (Оториноларинголог))Прохоров Иван Алексеевич (Нейрохирург, Хирург)Пушкарев Александр Вольдемарович (Гинеколог, Психотерапевт, Реабилитолог, Репродуктолог (ЭКО), Эндокринолог)Пьянцева Екатерина Вячеславна (Педиатр)Радевич Игорь Тадеушевич (Андролог, Венеролог, Сексолог, Уролог)Сапрыкина Ольга Александровна (Невролог)Свечникова Анастасия Евгеньевна (Стоматолог, Стоматолог детский, Стоматолог-ортопед, Стоматолог-терапевт, Стоматолог-хирург)Семений Александр Тимофеевич (Врач общей практики, Реабилитолог, Терапевт)Сергейчик Никита Сергеевич (Анестезиолог, Гомеопат)Силуянова Валерия Викторовна (Акушер, Врач ультразвуковой диагностики, Гинеколог)Соболь Андрей Аркадьевич (Кардиолог, Нарколог, Невролог, Психиатр, Психотерапевт)Сошникова Наталия Владимировна (Эндокринолог)Степанова Татьяна Владимировна (ЛОР (Оториноларинголог))Степашкина Анастасия Сергеевна (Гематолог, Пульмонолог, Терапевт)Сурова Лидия (Гирудотерапевт, Невролог, Терапевт)Суханова Оксана Александровна (Клинический фармаколог, Психолог)Сухих Данил Витальевич (Психиатр)Тумарец Кирилл Михайлович (Врач лечебной физкультуры, Врач спортивной медицины, Кинезитерапевт, Реабилитолог, Физиотерапевт)Турлыбекова Венера Равильевна (Врач общей практики, Педиатр)Устимова Вера Николаевна (Гематолог, Терапевт, Трансфузиолог)Фатеева Анастасия Александровна (Гастроэнтеролог, Диетолог, Психотерапевт, Эндокринолог)Федотова Татьяна Владимировна (Врач ультразвуковой диагностики, Гематолог, Терапевт)Фоминов Олег Эдуардович (Сексолог)Фоминов Олег Эдуардович (Сексолог)Фурманова Елена Александровна (Аллерголог, Иммунолог, Инфекционист, Педиатр)Хасанов Эльзар Халитович (Андролог, Врач ультразвуковой диагностики, Онколог, Уролог, Хирург)Хасанова Гульнара Сунагатулловна (Акушер, Врач ультразвуковой диагностики)Чупанова Аида (Акушер, Гинеколог)Чупанова Аида Идаятовна (Акушер, Гинеколог, Репродуктолог (ЭКО))Швайликова Инна Евненьевна (Окулист (Офтальмолог))Шибанова Мария Александровна (Нефролог, Терапевт)Щепетова Ольга Александровна (Терапевт)Ягудин Денар Лукманович (ЛОР (Оториноларинголог))Ярвела Марианна Юрьевна (Психолог)
Описание проблемы:
Пол: —укажите пол—ЖенщинаМужчина
Возраст:
Болит горло в районе кадыка и больно глотать: с чем это связано?
Травмы
Если болит кадык при глотании у мужчин, причиной может быть ушиб или травма. Перелом образования, находящегося в горле, случается от удушья, повешения или удара. Обычно при данных действиях наступает смерть. Со сдавливанием и ушибом большого хряща обычно появляются острые боли.
Перелом образования, находящегося в горле, случается от удушья, повешения или удара. Обычно при данных действиях наступает смерть. Со сдавливанием и ушибом большого хряща обычно появляются острые боли.
Они способны увеличиваться при проглатывании еды и при кашле. В данном случае вероятно появление:
- кровохарканья;
- дисфагии;
- диспноэ.
Для выявления отклонения нужно обратить внимание на особый хруст хрящевой ткани, крепитацию подкожной клетчатки. При данном явлении необходима срочная помощь врача.
Болит кадык у мужчины: причины
У мужчин, из-за воздействия половых гормонов, кадык имеет большой размер и хорошо выделяется на шее особой заостренной формой. Он более массивный, прочный – его движение можно заметить при разговоре или приеме пищи.
От чего он болит у мужчин можно определить только после диагностики, но обычно врачи эти боли классифицируют на:
- травматические;
- симптоматические, характерные для основного заболевания.

При неосторожном поведении, хрящ можно травмировать в результате ранения, удара, падения, аварии. Это состояние сопровождается острой болью, вплоть до болевого шока, можно услышать при нажатии характерный хруст костных обломков под кадыком, при этом дыхание тяжелое, затрудненное. Эти травмы опасны для жизни и требуют немедленной госпитализации.
Часто болит в шее у мужчин при невралгии, которая вызвана компрессией сосудисто-нервных пучков. Этот недуг преследует любителей интенсивных тренировок и больших физических нагрузок в спортзале.
Если же мужчины подвержены простудным заболеваниям, частым ларингитам, сухой, грубый непродуктивный кашель вызывает боль ниже кадыка, где ямка. При глотании возникает дискомфорт.
Онкология
Если у человека болит горло в районе кадыка и больно глотать, то данная часть зева может быть поражена злокачественной опухолью.
Патологическое проявление может давать о себе знать в виде ощущений, что гланды прикасаются с каким-то инородным тельцем, от чего не только неудобство при проглатывании воды или пищи, такое дискомфортная аномалия становится постоянным «спутником» ничего не подозревающего человека.
Затягивание с посещением специалиста никак не сыграет на пользу пострадавшему лицу. Список проблем большой:
- Хроническое поражение;
- Отхаркивание с кровяными включениями;
- Давление на кадычную точку;
- Затруднение транспортирования жидкости или еды сквозь пищеводный канал;
- Болевые осязания при проглатывании;
- Препятствие с процессом дыхания.
Какие симптомы?
Чтобы определить, что может болеть в горле возле кадыка, нужно учитывать сопутствующие каждому заболеванию симптомы:
1при ларингите, кроме болевых ощущений ниже кадыка появляется грубый, надсадный, сухой кашель, становится больно говорить и дышать;2при остром тиреодите на шее в области хряща визуализируется припухлость, при этом боль отдает в уши, распространяется на заднюю поверхность шеи и затылок. Сопровождается повышением температуры и головной болью;3при раке гортани больно глотать в районе кадыка, присутствует ощущение инородного тела в горле, одновременно болит в шее, а при отсутствии соответствующего лечения присоединяется зловоние изо рта, отхаркивание кровью, невозможность проглотить даже жидкую пищу;
4при флегмоне хрящей гортани, которая сопровождается сильными болями в кадыке при прохождении пищи, потерей голоса, внезапными обмороками из-за понижения артериального давления, происходит нагноение выступа гортани с большой вероятностью развития сепсиса.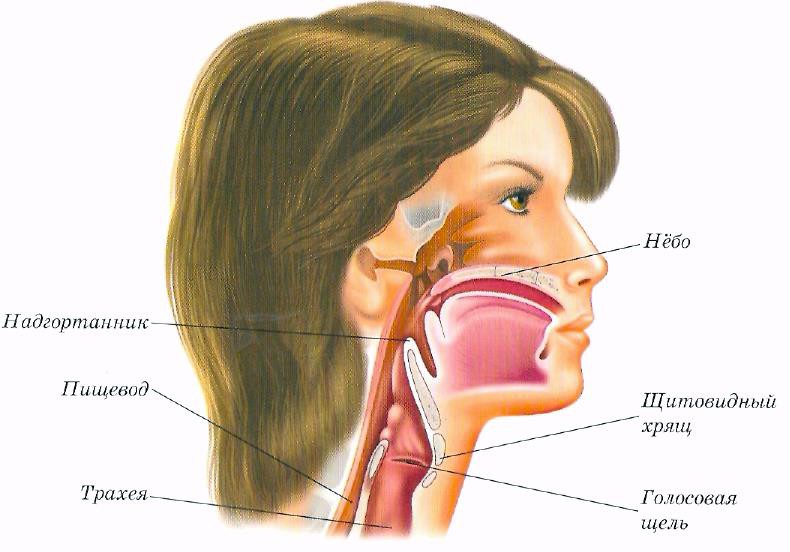 Близлежащие лимфатические узлы сильно увеличены. Состояние опасно заражением крови и удушьем;5при травме сильно болит шея впереди, где кадык, кажется, что что-то инородное давит на него изнутри. Становится трудно дышать из-за деформации и смещения хрящей после удара, невозможно глотать даже слюну, при сплевывании в ней может появиться кровь;6при шейном остеохондрозе кадык болезнен при поднятии головы, а также при повороте шеи, наклонах, смехе, кашле, чихании и при пережевывании пищи. В покое же боль может не беспокоить человека, проявляясь внезапными прострелами в плечо и руку.
Близлежащие лимфатические узлы сильно увеличены. Состояние опасно заражением крови и удушьем;5при травме сильно болит шея впереди, где кадык, кажется, что что-то инородное давит на него изнутри. Становится трудно дышать из-за деформации и смещения хрящей после удара, невозможно глотать даже слюну, при сплевывании в ней может появиться кровь;6при шейном остеохондрозе кадык болезнен при поднятии головы, а также при повороте шеи, наклонах, смехе, кашле, чихании и при пережевывании пищи. В покое же боль может не беспокоить человека, проявляясь внезапными прострелами в плечо и руку.
Источник: nasmorkam.netМногие родители интересуются, может ли болеть в подростковом возрасте кадык? Ответ врачей однозначный: «Да, может!».
При этом у подростка дискомфорт в области хряща может сопровождаться такими симптомами, как покраснение и отечность шеи на уровне кадыка, ограничение подвижности головы и шеи, что характерно для юношеского (ювенильного тиреоидита).
Эта патология появляется как осложнение в результате перенесенных болезней – туберкулеза, паротита, саркоидоза.
С чем связаны болевые сигналы
Гортань – это главный канал для жизнедеятельности дыхательных органов. Нарушение в ней отрицательно отражаются на работе и других ЛОР-составляющих.
Мучительное дискомфортное состояние кадыка провозглашает о появлении серьезных патологий:
- Шейный отдел поражен остеохондрозом;
- Гортань имеет наросты, новообразования;
- Появилась невралгия;
- Патология ларингита острой формы;
- Гортанная область травмирована;
- Хрящевая часть гортани поражена туберкулезом;
- Хрящи щитовидки имеют флегмоны;
- Образование гнойников.
Рассмотрим некоторые болезни, которые влияют на боль горла в районе кадыка и больно глотать.
Хрустит кадык в горле — что это, причины и лечение хруста в гортани
Хруст в горле – неприятное явление, появляющееся внезапно, мешающее человеку полноценно жить. Если симптом не исчез по прошествии суток, то обязательно нужно отправиться к врачу.
Хруст обуславливается особой структурой горла. Патологическое явление может быть неопасным, а может сигнализировать о серьезных заболеваниях.
Причины появления патологических звуков в горле
Хруст в горле бывает как симптомом острых патологий, так и следствием некачественной и неправильной терапии легочных болезней.
Чаще всего посторонние звуки внутри шеи являются признаком следующих заболеваний:
- тонзиллита;
- воспалительных реакций в гортани;
- нарушения функционирования щитовидной железы;
- изменения гормонального фона;
- онкологии гортани;
- вируса Эпштейна-Барра;
- фарингита;
- патологий шейного отдела позвоночника;
- нарушений в рефлекторных дугах;
- воспалений на шее.
Иногда выраженный хруст внутри шеи бывает проявлением продвижения еды по пищеводу, развития абсцесса в глотке.
Болезнетворные микроорганизмы, размножаясь на слизистых стенках верхних дыхательных путей, провоцируют в горле не только хруст, но острую боль. Так у человека развивается фарингит или тонзиллит.
Так у человека развивается фарингит или тонзиллит.
Зоб, появляющийся при нарушении работы щитовидной железы, вызывает хруст, першение, ощущение плотного комка в горле, неподдающегося проглатыванию.
Если диффузный зоб сильно разросшийся, то больному человеку тяжело и больно совершать глотательные движения. При отсутствии терапии зоб становится таким большим, что у заболевшего возникают трудности с дыханием, совершением вдохов.
Чтобы избежать развития патологий щитовидной железы, важно регулярно включать в меню продукты, насыщенные йодом: рыбу и морепродукты, морскую капусту, тресковую печень, икру, йодированную соль.
Хруст в горле может быть признаком онкологии гортани. Интенсивность симптомов обуславливается тем, где именно располагается злокачественное новообразование.
Если опухоль находится в нижней части гортани, то у больного возникают болевые ощущения при глотании, отмечается потеря зубов.
Если опухолевое образование располагается в верхней части гортани, то у заболевшего появляется раздражающий хруст в горле, наблюдаются типичные симптомы ангины.
Вирус Эпштейна-Барр – герпес VI типа, активно поражающий иммунитет человека. При данном заболевании возникают проблемы с проглатыванием пищи, при совершении глотательных движений слышится выраженный хруст.
Чтобы узнать, какая патология стала причиной появления неприятных звуков в горле, нужно обратиться к отоларингологу. Врач отправит пациента сдавать анализы, по результатам которых назначит оптимальное лечение.
Щелканье в горле – что это?
Щелканье в горле – довольно частое явление. Оно может возникнуть и у здорового человека, и у получившего травму шеи или перенесшего инфекционное заболевание.
Часто больные не могут понять, каким патологическим фактором спровоцирован раздражающий симптом. Щелканье в горле может исчезать и появляться вновь, хотя никаких явных причин для этого обнаружить не удается.
Чаще всего щелкает внутри шеи, когда развиваются следующие заболевания:
- шилоподъязычный синдром;
- травма подъязычной кости;
- дисфункция височно-нижнечелюстного сустава;
- остеохондроз шейного участка позвоночного столба;
- артрит гортанных хрящей;
- гастроэзофагеальная рефлюксная болезнь;
- киста гортани.

В редких случаях щелканье в горле не является признаком патологии. Щелкающие звуки при глотании и разговоре у здорового человека обуславливаются особенностями строения гортани или челюстей.
Терапия в данном случае не нужна, пациенту придется привыкнуть к специфическим звукам, исходящим из собственного горла.
Но чтобы убедиться, что щелканье действительно является вариантом нормы, не сигнализирует о развитии патологий, нужно обязательно сходить на осмотр к отоларингологу.
Почему при глотании и надавливании болит кадык?Боль в кадыке отмечается преимущественно у мужчин, у женщин наблюдается редко. И это естественно, ведь мужской кадык более крупный и выделяющийся, чем женский.
Пластины верхней части щитовидного хряща у мужчин значительно выступают вперед, образуя на шее выпуклость, поэтому отличаются повышенной восприимчивостью к воздействию внешних факторов.
Чаще всего боль, возникающая в кадыке, является покалывающей или тянущей, усиливающейся при глотательных движениях. Она может сигнализировать об опасных патологиях органов, расположенных в области шеи.
Она может сигнализировать об опасных патологиях органов, расположенных в области шеи.
Бывает, что боль появляется только при глотании, но отсутствует, когда глотка пребывает в состоянии покоя. Также у больного человека смещается и хрустит кадык во время поглощения пищи.
В данном случае с большой вероятностью можно говорить о механической травме гортани. Если боль в кадыке сопровождается воспалением гланд, то так развивается ангина.
Чаще всего хруст и болевые ощущения в кадыке вызываются ниже перечисленными патологиями.
- Травмы хрящей гортани. Гортанные хрящики легко повреждаются при ударе или сильном надавливании. Пострадавший человек слышит хруст в горле, ощущает смещение хрящевых пластин, может испытывать проблемы с дыханием.
- Тиреоидит. Инфекционная патология щитовидной железы, бывающая как гнойного, так и не гнойного характера. У заболевшего человека воспаляется и болит гортань, повышается температура тела, иногда возникает заражение крови.

- Аутоиммунный тиреоидит Хашимото. При этом заболевании из-за гормональных нарушений развивается гиперплазия щитовидной железы. У больного человека появляются типичные симптомы гипотиреоза, распухшая железа сдавливает ткани переднего участка шеи, в результате чего в гортани возникают болевые ощущения.
- Зоб Риделя. Также называется фиброзно-инвазивный тиреоидит. При этом заболевании отмечается разрастание соединительной ткани щитовидной железы, из-за чего расположенные в шейной зоне органы сдавливаются и болят.
- Остеохондроз шейного участка позвоночника. Когда в шейных позвонках защемляются нервы, изменяется чувствительность и нарушается кровоснабжение всех тканей шейной и грудной области, из-за чего возникает боль. Болевые ощущения довольно интенсивные, они то затухают, то усиливаются при изменении положения головы, разговоре, смехе, глотании.
- Флегмона гортани. Острая воспалительная реакция захватывает гортанные хрящи, сопровождается интенсивной болью при глотательных движениях, скоплением гноя на хрящевой ткани, жаром, понижением артериального давления, ослаблением голоса, частыми потерями сознания.
 Болезнь развивается очень быстро, приводит к заражению крови и асфиксии. Поэтому больному нужно незамедлительно обратиться к врачу.
Болезнь развивается очень быстро, приводит к заражению крови и асфиксии. Поэтому больному нужно незамедлительно обратиться к врачу. - Туберкулез. При этом заболевании отек захватывает ткани гортани, в результате пути дыхания сдавливаются, возникает судорожный кашель. Больной человек с трудом проглатывает пищу, ощущает боль в кадыке и комок в горле.
- Опухоль. Боль в кадыке может быть симптомом как злокачественного, так и доброкачественного опухолевого образования в гортани. Больному человеку тяжело и мучительно дышать. В данной ситуации необходимо срочно обратиться к терапевту или онкологу.
http://www.youtube.com/watch?v=Dj_-pAhQG-U
Как лечить хруст в горле?Выбор терапии обуславливается тем, какое заболевание спровоцировало хруст в горле. Сильнодействующими медикаментами нельзя пользоваться без разрешения медицинского специалиста.
Только врач после диагностических процедур и анализов назначает оптимальное лечение.
При воспалительных болезнях, сопровождающихся болью и хрустом в шейной зоне, необходимо полоскать горло антибактериальными растворами. При тонзиллите и прочих запущенных инфекционных заболеваниях верхних дыхательных путей рекомендуется полоскание горла раствором, состоящим из соды, соли и йода.
Пероральные антибиотики используются, только когда болезнь осложняется гнойными образованиями, то есть когда развивается пневмония или бронхит.
С лечением воспалительных заболеваний верхних путей дыхания лучше не затягивать, иначе процесс выздоровления замедлится.
При шилоподъязычном синдроме производится операция по преобразованию размеров разросшихся тканей. Медикаментозная терапия в данном случае дает слабый эффект.
При травме подъязычной кости пострадавшему требуется срочная медицинская помощь. Больного нужно расположить так, чтобы его язык не западал, не препятствовал нормальному прохождению воздуха по дыхательным путям. Затем пациента следует доставить в больницу.
При дисфункции височно-нижнечелюстного сустава осуществляется комплексная терапия, включающая фиксирование нижней челюсти специальной повязкой, исправление прикуса, физиотерапевтические мероприятия, прием витаминов и хондропротекторов.
Точный перечень лечебных процедур определяет медицинский специалист, ориентируясь на причину заболевания. Пациенту запрещается употреблять твердую, требующую тщательного разжевывания пищу.
Для успешной терапии дисфункции височно-нижнечелюстного сустава больной человек должен избавиться от кариеса и прочих инфекционных поражений ротовой полости и глотки.
При остеохондрозе шейных позвонков следует обратиться к неврологу. Врач назначит массаж, лечебную физкультуру, акупунктуру, физиотерапевтические процедуры, обертывания парафином.
При тиреоидите и прочих патологиях щитовидной железы терапия направлена на нормализацию функционирования эндокринной системы. Обычно назначаются гормональные медикаменты, но иногда требуется хирургическое вмешательство.
При глотании слышен щелчок в горле
Для многих людей жевание и глотание — простой процесс, который не вызывает никаких опасений. Но когда что-то идет не так и не работает должным образом, мы начинаем волноваться.
Наша ротовая полость состоит из нескольких структур, участвующих в переваривании пищи. Наши челюстные мышцы, язык и пищевод работают согласованно друг с другом, чтобы доставить пищу к вашему желудку. Этот процесс требует не только сокращения мышц, но и управления силой укуса, воздухом, который мы вдыхаем во время жевания, и балансом различных систем давления внутри головы.
Однако звук щелчка при глотании может быть вызван основным заболеванием, на которое следует обратить внимание медицинского работника.
Симптомы щелкающих звуков при глотании
Хотя наиболее очевидным признаком является звук щелчка, могут также присутствовать следующие симптомы:
- Ощущение комка в горле
- Затруднение глотания
- Дисфагия (боль при глотании)
- Боль в челюсти
- Болезненность челюсти
- Болезненность горла
- Слабая боль в груди
Возможные причины щелкающих звуков при глотании
Функция евстахиевой трубы:
Также известная как слуховая труба, эта структура соединяется с частью среднего уха, которая заполнена воздухом и закрыта от атмосферы за пределами тела, и обратно с носоглоткой (соединение между носовой полостью над мягким небом рот). Обычно евстахиева труба сплющена, но открывается как при глотании, так и при положительном давлении (как в случае взлета или посадки в самолете).
Обычно евстахиева труба сплющена, но открывается как при глотании, так и при положительном давлении (как в случае взлета или посадки в самолете).
Это изменение заставляет воздух в среднем ухе расширяться и сжиматься, что заставляет эту структуру толкаться в заднюю часть носа и рта. Необходимо поддерживать баланс переменного давления в голове. Однако они могут, следовательно, вызывать ощущение щелчка при глотании.
Щелчок подъязычной кости:
Редкое аномальное состояние подъязычной кости, представляющей собой подковообразную кость, обнаруженную на передней части шеи.Щелчок подъязычной кости может быть болезненным, так как характеризуется увеличением большого рога подъязычной кости, которое может задевать шейные позвонки. Это может вызвать ненормальный щелкающий звук при глотании.
Синдром височно-нижнечелюстного сустава (расстройство ВНЧС):
Это заболевание характеризуется мучительной болью или болезненностью челюсти. Мы используем мышцы челюсти каждый день, чтобы пережевывать пищу, говорить и даже просто дышать ртом. Все эти действия опираются на сустав, называемый височно-нижнечелюстным суставом.Этот скользящий шарнир может быть источником боли в самом суставе, а также в мышцах, контролирующих движение челюсти. Точные причины развития расстройства ВНЧС определить сложно, но это может быть результатом нескольких факторов, включая генетику, артрит или травму челюсти.
Мы используем мышцы челюсти каждый день, чтобы пережевывать пищу, говорить и даже просто дышать ртом. Все эти действия опираются на сустав, называемый височно-нижнечелюстным суставом.Этот скользящий шарнир может быть источником боли в самом суставе, а также в мышцах, контролирующих движение челюсти. Точные причины развития расстройства ВНЧС определить сложно, но это может быть результатом нескольких факторов, включая генетику, артрит или травму челюсти.
Globus pharyngitis:
Также известное как « комок в горле, », это состояние характеризуется ощущением мокроты или какого-либо препятствия в горле, когда его нет.Человек по-прежнему может нормально глотать, но это может вызывать сильное раздражение. Иногда пострадавшие также испытывают легкую боль в груди и / или ощущение щелчка при глотании.
Кислотный рефлюкс:
Заболевание, вызванное неполным закрытием нижнего сфинктера пищевода, из-за которого желудочная кислота выходит в пищевод, вызывая боль. Если это происходит достаточно долго, это может стать заболеванием, называемым гастроэзофагеальной рефлюксной болезнью ( GERD ), которое может вызвать отраженную боль в спине, в области между лопатками.Отсутствие лечения ГЭРБ в долгосрочной перспективе ассоциируется с развитием рака. Некоторые пациенты могут испытывать щелчки при глотании с ГЭРБ.
Лечение щелчков при глотании
Принимая во внимание тот факт, что существует множество возможных причин, по которым вы можете испытывать щелчки при глотании, каждая конкретная причина включает свое собственное диагностическое тестирование с собственным терапевтическим лечением. Например, наличие ГЭРБ потребует использования антацидных препаратов, чтобы помочь снизить выработку желудочной кислоты, или может потребоваться хирургическое вмешательство с диагнозом фарингит Globus для облегчения состояния.
Однако важно помнить, что звук щелчка при глотании может быть нормальным явлением, возникающим, когда организм работает должным образом. Но если есть серьезные опасения по поводу того, что это может быть результатом чего-то более зловещего, возможно, стоит обратиться к врачу по этому поводу.
Связанные: белые пятна на горле, причины, симптомы и естественные методы лечения
Щелчок по яблоку адамса при глотании | Обсуждения заболеваний горла | Центр состояния тела и здоровья
Гость
Привет,
У меня были похожие симптомы, которые вы описываете.Доктора, которых я видел, были сбиты с толку. Один доктор (ухо / нос / горло) хотел прописать мне успокаивающие лекарства. Меня это обидело, потому что у меня сложилось впечатление, что он считал меня «сумасшедшим». Я недавно учился в школе физкультуры и сейчас ее окончил. С тех пор я взял в свои руки решение проблемы самостоятельно. Я прочитал много блогов и определил, что это обычная проблема, которая очень беспокоит многих. У меня был верхний отдел желудочно-кишечного тракта, исследование глотания, и все было в порядке. Это было здорово, но я все еще щелкал, когда глотал.Во время самооценки я обнаружил, что разные положения головы вызывают более сильное щелканье носа при глотании. Я также оценил свою осанку и окружающую мускулатуру шеи. В осанке у меня была голова вперед, увеличилось разгибание шейки матки, вперед плечи, увеличился поясничный лордоз и тугие сгибатели бедра. У меня также уменьшилась длина мышц в передних мышцах шеи, а также появилась болезненность в верхних ловушках и грудино-ключично-сосцевидных отростках. Все эти открытия повлияли на то, как двигалась моя шея, механика моего ВНЧС и способность правильно глотать.Я лечил себя растяжкой сгибателей шеи и бедра, сообщением о мягких тканях на моих SCM и верхних трапециях, подтяжками подбородка, укреплением живота и коррекцией осанки в течение дня. Я успешно устранил щелчки в горле, а также указанную боль в задней части горла (из-за дисфункции ВНЧС). Я бы посоветовал обратиться к физиотерапевту по поводу ваших симптомов, чтобы оценить вашу осанку, силу и длину мышц. Я бы посоветовал терапевту проводить миофасциальную терапию.Я надеюсь, что эта информация поможет. Есть много других серьезных потенциальных причин, которые вам следовало исключить. Я настоятельно рекомендую вам не лечить себя и позволить квалифицированному специалисту помочь вам. Медсестра в предыдущем посте также дала очень ценную информацию, которую следует учитывать
Шишка в горле (Globus Pharyngeus)
доктором Кристофером Чангом , последнее изменение
13.04.21.
Читайте и комментируйте ниже!
«Помогите! В горле комок!» Эта жалоба может быть выражена в любом возрасте и поле. Этот комок в горле. . Ощущение (также известное как globus pharyngeus или hystericus) — распространенная жалоба, которую многие пациенты предъявляют своему врачу (если вы действительно можете увидеть или почувствовать образование на шее, нажмите здесь для получения дополнительной информации ). Ощущение припухлости или припухлости на шее чаще всего описывается как «раздражающее», но не болезненное.
Ощущение более выражено при глотании и может даже несколько мешать глотанию, будь то твердое вещество или жидкость. Часто человек может почувствовать себя вынужденным проглотить второй или третий раз, чтобы убедиться, что все наладилось. Сама опухоль примерно размером с мяч для гольфа или размером с витаминную таблетку расположена точно в середине шеи, прямо над грудиной и под адамовым яблоком.
Если ощущение комка — ВЫШЕ адамово яблоко, щелкните здесь, поскольку следующий раздел к вам не относится. Если он находится во рту, щелкните здесь.
Если у вас в основном ощущение флегмы / слизи , щелкните здесь. Если ваши симптомы в основном связаны с прочисткой горла , щелкните здесь.
Сначала необходимо немного разобраться в анатомии этой области, чтобы понять различные причины образования глобуса и способы их лечения.
Срединные внешние ориентиры шеи, идущие от верхнего к нижнему, включают подбородок, подъязычную кость, адамово яблоко (вырез гортани), щитовидный хрящ, перстневидный хрящ, кольца трахеи (дыхательное горло) и, наконец, грудину.На фотографии человек указывает точно на перстневидный хрящ, который, по совпадению, является местом, где люди с globus pharyngeus жалуются, что возникает ощущение кома. Достопримечательности указаны ниже (модификация изображения из Википедии).
Позади перстневидного хряща находится мышца, называемая перстневидно-глоточной мышцей, которая образует перевязку вокруг пищевода (или глотательную трубку, ведущую к желудку изо рта). Эта мышца действует как сфинктер, предотвращая попадание пищи обратно в рот после проглатывания. Эта сфинктерная мышца вызывает ощущение комка в горле, когда оно становится слишком плотным по той или иной причине!
Итак, почему он стал плотным, что привело к ощущению комка?
Рефлюкс может вызвать сжатие этой мышцы, чтобы предотвратить попадание кислоты (и даже некислотной слизи) из желудка в голосовой ящик и рот. Изжога НЕ обычно присутствует, хотя лечение антирефлюксными препаратами такое же.Подробнее о рефлюксе здесь.
Повышенное напряжение может вызвать более сильное сокращение этой мышцы, точно так же, как комок, который образуется в горле, когда человек пытается сдержаться от слез во время просмотра очень грустного фильма. Действительно, мы видим довольно много пациентов с глобусом, которые находятся в процессе развода, студентов в середине выпускных экзаменов, смерти в семье, ссоры на рабочем месте (ненавидят начальника или коллегу) и т. Д.
Рефлюкс и стресс на сегодняшний день являются наиболее частыми причинами возникновения глобуса.Редко перстно-глоточная мышца или патология пищевода также может вызывать это ощущение, когда мышечные рубцы, гипертрофируются или становятся хронически спастическими, или на слизистой оболочке пищевода образуется кольцо, полка или стриктура. Еще реже может присутствовать дивертикул Ценкера или эозинофильный эзофагит.
Поражение слизистой оболочки может вызвать это ощущение. Такие поражения могут быть следствием травмы (проглатывание небольшого кусочка кости) или язвы (язвенной болезни горла).В этом конкретном сценарии ощущения описываются как слегка отклоняющиеся в сторону и размером с арахис.
Наконец, это ощущение может вызвать масса какой-то . Такие образования могут включать рак, кисты, гранулемы, большие размеры щитовидной железы и т. Д. Имейте в виду, однако, что, хотя люди думают, что их щитовидная железа может вызывать симптомы глобуса, это происходит очень РЕДКО. Единственный случай, когда щитовидная железа может быть фактором, — это когда она становится настолько большой, что становится ясно очевидной (представьте себе массу размером апельсина , растущую из шеи), или если щитовидная железа окружает пищевод, который также чрезвычайно редкий.
В редких случаях ощущение шара вовсе не физическое, а тип нейропатии (ссылка).
Лечение пытается устранить первопричину возникновения глоточного шара. В качестве первоначального обследования проводится базовая оптоволоконная эндоскопия для визуализации проблемной области. При рефлюксе применяются ингибиторы протонной помпы (например, Prilosec часто пробуют в течение как минимум 3-4 недель, хотя у некоторых людей для адекватного разрешения может потребоваться до 3-6 месяцев. Также может присутствовать некислый рефлюкс, для которого стандартный рефлюкс лекарства тоже не работают.
В случае стресса часто бывает достаточно одного объяснения. Если симптомы сохраняются, несмотря на устранение внешних факторов стресса и прием антирефлюксных препаратов в течение достаточного времени, назначают глоток с барием и / или манометрию верхних отделов пищевода, чтобы оценить, может ли сама мышца быть ненормальной. Кроме того, могут быть рекомендованы 24-часовой зонд pH и многоканальное внутрипросветное тестирование импеданса. Если проглатывание бария не соответствует норме, может потребоваться эзофагоскопия.
По какой-то причине обезвоживание, кажется, является фактором, способствующим образованию глобусов, а питьевая вода, кажется, помогает значительному количеству пациентов.
Процедуры для облегчения гипертрофии, спастичности или рубцевания перстно-глоточных мышц включают дилатацию пищевода с инъекцией ботокса или без нее, а также более агрессивную миотомию перстно-глотки. Как правило, перед этими вмешательствами необходимо выполнить проглатывание бария и манометрию.
При работе с опухолями лечение обычно представляет собой иссечение или биопсию в диагностических целях.
Эозинофильный эзофагит можно диагностировать только на основании биопсии, взятой во время ФГДС (выполненной гастроэнтерологом).
Любая информация, представленная на этом веб-сайте, не должна рассматриваться как медицинский совет или замена консультации с врачом. Если у вас есть проблема со здоровьем, обратитесь к местному врачу для диагностики и лечения. Представленные рекламные объявления четко обозначены и никоим образом не поддерживают веб-сайт и не влияют на его содержание. Обратите внимание, что как партнер Amazon мы можем получать небольшие комиссионные за соответствующие покупки на Amazon.com. Нажмите, чтобы узнать больше.
Пожалуйста, включите JavaScript, чтобы просматривать комментарии от Disqus.
ПРАЙМ PubMed | Щелчок гортани: диагностические и терапевтические проблемы
Citation
Heuveling, Derrek A., et al. «Щелкающая гортань: диагностические и терапевтические проблемы». Ларингоскоп, т. 128, нет. 3, 2018, с. 697-700.
Heuveling DA, van Loon MC, Rinkel RNPM. Щелкающая гортань: диагностические и терапевтические проблемы. Ларингоскоп . 2018; 128 (3): 697-700.
Хёвелинг, Д. А., ван Лун, М. К., и Ринкель, Р. Н. П. М. (2018). Щелкающая гортань: диагностические и терапевтические проблемы. Ларингоскоп , 128 (3), 697-700. https://doi.org/10.1002/lary.26891
Heuveling DA, van Loon MC, Rinkel RNPM. Щелкая гортани: диагностические и терапевтические проблемы. Ларингоскоп. 2018; 128 (3): 697-700. PubMed PMID: 28948609.
TY — JOUR T1 — Щелкающая гортань: диагностические и терапевтические проблемы.AU — Heuveling, Derrek A, AU — van Loon, Maarten C, Австралия — Ринкель, Рико Н. П. М, 1-й год — 2017/09/26 / PY — 2017/08/07 / принято PY — 2017/9/28 / pubmed PY — 2018/10/12 / medline PY — 2017/9/27 / entrez КВт — гортань KW — нажатие KW — подъязычная KW — глотание КВт — щитовидная железа SP — 697 EP — 700 JF — Ларингоскоп JO — Ларингоскоп ВЛ — 128 ИС — 3 N2 — Щелчки в гортани можно охарактеризовать как ощущение щелчка в шее при глотании или движении головой, часто связанное с болезненным участком шеи.Диагностика и терапия — непростая задача. В этой статье мы представляем клинический случай и обзор современной литературы. Чаще всего сообщается, что щелканье гортани является результатом смещения верхнего рога щитовидного хряща, увеличения большого рога подъязычной кости или небольшого расстояния между щитовидным хрящом и подъязычной костью. Если возможная причина выявлена, пациенту может быть предложено хирургическое вмешательство, хотя объяснение возможной основной анатомической причины также может удовлетворить пациента и предотвратить операцию.Ларингоскоп, 128: 697-700, 2018. SN — 1531-4995 UR — https://www.unboundmedicine.com/medline/citation/28948609/a_clicking_larynx:_diagnostic_and_therapy_challenges. L2 — https://doi.org/10.1002/lary.26891 БД — ПРЕМЬЕР DP — Unbound Medicine ER —
Масса справа от яблока Адамса и сильный дискомфорт
У меня проблемы с горлом уже больше года. Все началось в мае 2015 года, когда у меня возникло неприятное ощущение комка в центре горла при глотании.Я пошла по этому поводу к своему терапевту, и после нескольких ошибочных диагнозов (молочница, тонзилит, формы инфекций) меня направили к ЛОРу. Я пошел к этому специалисту в августе прошлого года. Он провел эндоскопию и диагностировал у меня истерический шар, вероятно, вызванный кислотным рефлюксом. В то время я был доволен этим диагнозом и начал принимать лечение, которое он мне дал (омепразол и гевискон). Я принимал это в течение 2-3 месяцев и не почувствовал облегчения. Затем, примерно в декабре, ощущение комка при глотании переместилось ТОЛЬКО на мой правый бок.Я не думал об этом, пока не почувствовал на шее шишки, и не почувствовал то, что, я уверен, было массой / шишкой справа от адамовского яблока. Я пошел по этому поводу к своему терапевту, и он сказал, что беспокоиться не о чем. Я поверил ему на слово и просто продолжил жить. Так было примерно до февраля этого года, когда я снова почувствовал опухоль, и я был уверен, что она увеличилась. Теперь, когда я смотрю вперед, опухоль не так заметна, но когда я поворачиваюсь и смотрю через левое плечо, она выступает с правой стороны до такой степени, что ее действительно можно увидеть под кожей.Я вернулся и пошел к тому же терапевту, и он ПОЗВОНИЛ, что опухоль почувствовала себя намного хуже, и послал меня на срочные анализы крови, срочную гастроскопию, а также на срочное ультразвуковое исследование шеи. Прежде всего, анализы крови оказались чистыми. Затем у меня была гастроскопия, и они обнаружили небольшую грыжу пищеводного отверстия диафрагмы, но не упоминали о заметном кислотном рефлюксе (я знаю, что кислотный рефлюкс может вызывать грыжи пищеводного отверстия диафрагмы, но в отчете не было конкретного упоминания о сильном кислотном рефлюксе). Как бы то ни было, я тогда пошел на УЗИ, которое меня больше всего беспокоило.Они сделали полное сканирование шеи и ничего не нашли. Я показал им на эту шишку, и они перебирали ее снова и снова, но ничего не нашли и просто сказали, что это часть моего тележки для щитовидной железы. Они даже не удосужились сделать биопсию, потому что сказали, что «биопсию делать нечего». Очевидно, я почувствовал облегчение и подумал, что теперь могу вернуться к нормальной жизни, но после этих тестов мои симптомы ухудшились, и я беспокоюсь больше, чем когда-либо. Теперь, когда я поворачиваю голову влево, мне кажется, что эта шишка прижимается к моей коже.Кроме того, когда я поворачиваю голову влево и сглатываю, у меня появляется сильное покалывание в правой части шеи, прямо там, где находится эта шишка. Моя шея также начала болеть, когда я смотрю вверх, и у меня также возникают легкие боли в груди. Я вернулся к своему терапевту, и они повторили, что если бы что-то не так, УЗИ показало бы это, и что я страдаю от смесь кислотного рефлюкса и беспокойства. Я отказался от этого и сказал им, что хочу уединиться, что я и сделал. Еще в апреле я пошла на частный прием к другому ЛОР-специалисту.Он снова выполнил эндоскопию, но сказал, что не видит ничего, что беспокоит меня, и просто дал мне более высокую дозу того же лечения, которое я принимал в прошлом году (омерпразол и гавискон).
Я знаю, что вы, ребята, наверное, спрашиваете, почему я все еще волнуюсь. Дело в том, что если я посмотрю налево и найду « голову » этого комка, а затем посмотрю вперед, удерживая палец на шишке, голова не вернется к моему адамсовому яблоку, она будет просто вправо. из этого. Это, безусловно, показывает, что масса — это не просто часть моего тележки для щитовидной железы.К тому же, почему теперь, когда я смотрю налево, болит, как будто шишка растягивается и давит на мою кожу?
С начала 2015 года я потерял около 80 фунтов веса, хотя менял образ жизни / диету, поэтому я не могу сказать, вызвана ли эта потеря веса этим или чем-то более зловещим.
Я просто пытаюсь спросить вас, ребята, что, по вашему мнению, мне следует делать? Слышали ли вы в прошлом о случаях, когда эндоскопия и УЗИ не позволяли выявить рак горла / щитовидной железы? Вы бы настаивали на дополнительных тестах, если бы были в моем случае? Вы бы хотели платить частным образом? Или вы были бы довольны сделанными анализами и доверяли бы врачам?
Боль в горле с левой стороны, но теперь обнаружена шишка с правой стороны?
У меня болит горло с мая прошлого года.Первые несколько месяцев боль в горле казалась мне комком, когда я большую часть времени глотала, и она находилась в середине горла. Затем, примерно в ноябре, ощущение комка переместилось в левую часть горла, и у меня начались боли в левом ухе. Я много раз обращался к врачам по этому поводу, и мне диагностировали молочницу, ощущение глобуса, тонзилит и т. Д., И я прописал около 7 различных курсов лечения, ни один из которых не помог. Я также сдал анализ крови, который оказался чистым.
Тем не менее, сегодня вечером я обнаружил шишку на ПРАВОЙ стороне шеи (сторона, противоположная боли в горле), которая меня очень беспокоит. Сегодня вечером я впервые побрился вручную примерно с сентября прошлого года. До сегодняшнего вечера я пользовался электробритвой, но она сломалась, и мне пришлось побриться вручную. Во всяком случае, когда я брился, я почувствовал шишку на правой стороне, когда проводил бритвой по шее, чтобы покрыть бороду. Я никогда не замечал этого раньше, когда брился вручную в прошлом году, но, как я уже сказал, это первый раз, когда я брился вручную с сентября прошлого года, поэтому я, очевидно, обеспокоен тем, что с тех пор эта шишка увеличилась.Комок в основном похож на адамсовое яблоко, но с правой стороны, и он двигается, когда я глотаю. У меня никогда не было продвинутого яблока адамса, но это похоже на него. Хотя я уверен, что это не мое яблоко Адамса, потому что, во-первых, оно не было бы правильным, а во-вторых, я уверен, что оно не было таким заметным в прошлом сентябре.
1 апреля у меня прием от ЛОР, но я очень не хочу ждать до этого. Мой терапевт действительно нащупал шишку / припухлость на левой стороне моей шеи, когда я сказал ему о боли в горле на левой стороне, но, очевидно, он не чувствовал правой стороны, и поэтому не чувствовал этого.
Возможно, это связано с моей болью в горле или это что-то совсем другое? И если это связано, то почему шишка справа, а боль в горле и ушах справа?
Я также потерял около 70 фунтов в весе за последний год, но я сидел на строгой диете, поэтому, надеюсь, в потере веса нет ничего зловещего.
Что это такое, что он делает и удаление
Адамово яблоко — это кусок хряща, который торчит из горла. Он более заметен у мужчин и не выполняет определенной функции.Человек может удалить или изменить размер адамова яблока хирургическим путем.
Адамовы яблоки развиваются в период полового созревания и отсутствуют у детей препубертатного возраста.
Они часто более заметны у мужчин, у которых гортань обычно больше, чем у женщин. По мере того, как гортань растет позади адамова яблока, она выталкивает хрящевую массу наружу.
Размер кадыка варьируется. Здесь мы описываем, что такое кадык, почему оно развивается, а также варианты удаления или уменьшения.
Адамово яблоко, также известное как выступ гортани, состоит из хряща. Это соединительная ткань, присутствующая во всем теле.
Хрящ крепкий, но более мягкий и гибкий, чем кость, и он составляет несколько других областей шеи.
Адамово яблоко развивается в период полового созревания. Он растет вокруг передней части гортани, чуть выше щитовидной железы. Обычно он более выражен у мужчин.
Во время полового созревания гортань растет и выталкивает развивающееся кадык наружу.
Гортань или голосовой ящик — это область в передней части шеи, в которой расположены голосовые связки. Это складки ткани, которые вибрируют, производя звуки.
Наряду с другими частями тела, такими как рот и носовые ходы, гортань издает голос. Он также защищает дыхательные пути при глотании.
Гортань сильно разрастается в период полового созревания. Чем больше гортань, тем глубже звуки, так как у вибраций больше места для резонанса.
Хрящ вокруг гортани образует щит, защищающий ее от травм.Адамово яблоко выступает вперед по мере роста гортани, но не выполняет никаких индивидуальных функций.
И у мужчин, и у женщин развиваются адамовы яблоки, но у мужчин они, как правило, выделяются больше, чем у женщин.
Это связано с тем, что мужская гортань обычно увеличивается в размерах и быстрее в период полового созревания.
Более крупная гортань объясняет, почему у мужчин обычно звучат более глубокие и громкие голоса, чем у женщин.
Однако важно помнить, что это не всегда так.
Гормональные различия влияют на развитие гортани и кадыка.В результате этих различий у мужчин может быть меньше гортани и более высокий голос.
По той же причине у женщин может быть более крупная гортань, более выступающее кадык и голос с более низким тоном.
Размер кадыка никак не влияет на физическое здоровье.
Однако размер может быть проблематичным, если человек считает, что он не соответствует его телосложению или гендерной идентичности.
Например, человек, у которого есть видное кадык, может чувствовать себя некомфортно из-за того, что он считает мужской чертой.По той же причине другие могут захотеть съесть более крупное кадык.
Адамово яблоко можно увеличить, пересадив хрящ из других частей тела.
Также можно удалить лишний хрящ в области вокруг щитовидной железы, уменьшив размер адамова яблока.
Поделиться на Pinterest Из-за таких заболеваний, как ларингит, адамово яблоко может казаться больше.Адамово яблоко не выполняет какой-либо медицинской функции, и его размер не связан с каким-либо состоянием здоровья.
Однако при некоторых заболеваниях может возникать отек гортани или рост окружающих областей.
Из-за этого адамово яблоко может казаться больше обычного.
Примеры этих состояний включают:
Лечение большого кадыка варьируется в зависимости от причины.



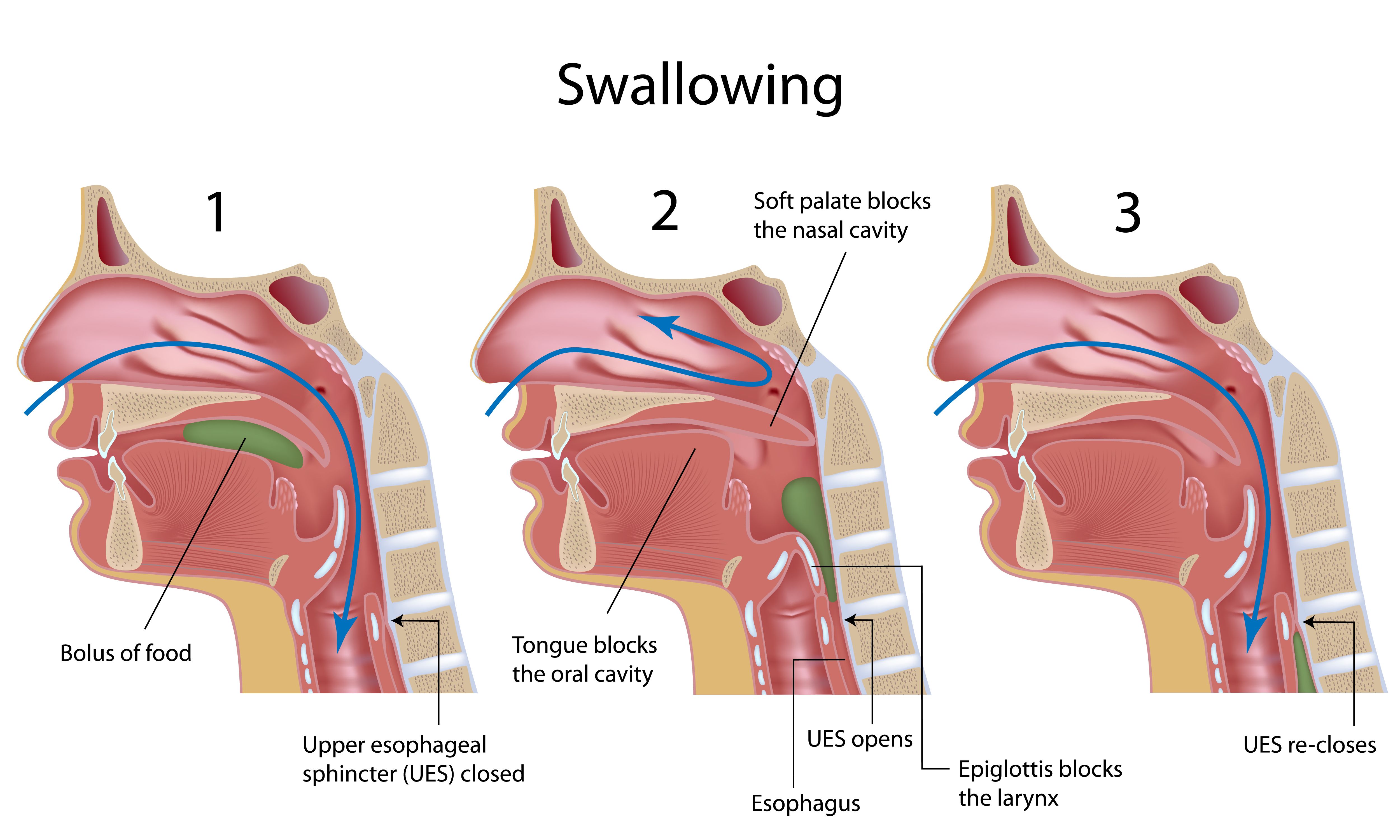
 Болезнь развивается очень быстро, приводит к заражению крови и асфиксии. Поэтому больному нужно незамедлительно обратиться к врачу.
Болезнь развивается очень быстро, приводит к заражению крови и асфиксии. Поэтому больному нужно незамедлительно обратиться к врачу. Довольно рано возникают регионарные метастазы.
Довольно рано возникают регионарные метастазы. С помощью специального инструмента, представляющего собой гибкую тонкую трубку с осветителем, тщательно исследуют полость носа, гортань и гортаноглотку. В случае выявления подозрительного очага или опухоли выполняется биопсия (взятие кусочка ткани для исследования).
С помощью специального инструмента, представляющего собой гибкую тонкую трубку с осветителем, тщательно исследуют полость носа, гортань и гортаноглотку. В случае выявления подозрительного очага или опухоли выполняется биопсия (взятие кусочка ткани для исследования).
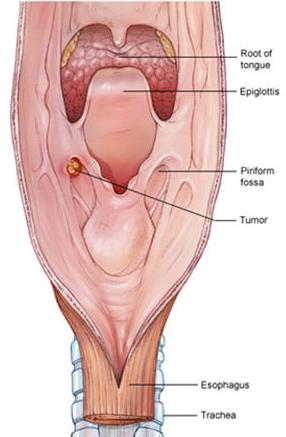 Как самостоятельный метод лечения при раке гортани химиотерапия не применяется. Ее сочетание с лучевым или хирургическим методами значительно улучшает результаты. Часто используется комбинированный метод лечения – радиотерапия рака гортани, химиотерапия и оперативное вмешательство. Традиционно для LISOD облучение проводится на линейных ускорителях производства американской фирмы Varian. Применение линейных ускорителей в сочетании с трехмерным планированием позволяет подводить к опухоли необходимые дозы облучения с минимизацией воздействия на здоровые ткани.
Как самостоятельный метод лечения при раке гортани химиотерапия не применяется. Ее сочетание с лучевым или хирургическим методами значительно улучшает результаты. Часто используется комбинированный метод лечения – радиотерапия рака гортани, химиотерапия и оперативное вмешательство. Традиционно для LISOD облучение проводится на линейных ускорителях производства американской фирмы Varian. Применение линейных ускорителей в сочетании с трехмерным планированием позволяет подводить к опухоли необходимые дозы облучения с минимизацией воздействия на здоровые ткани.
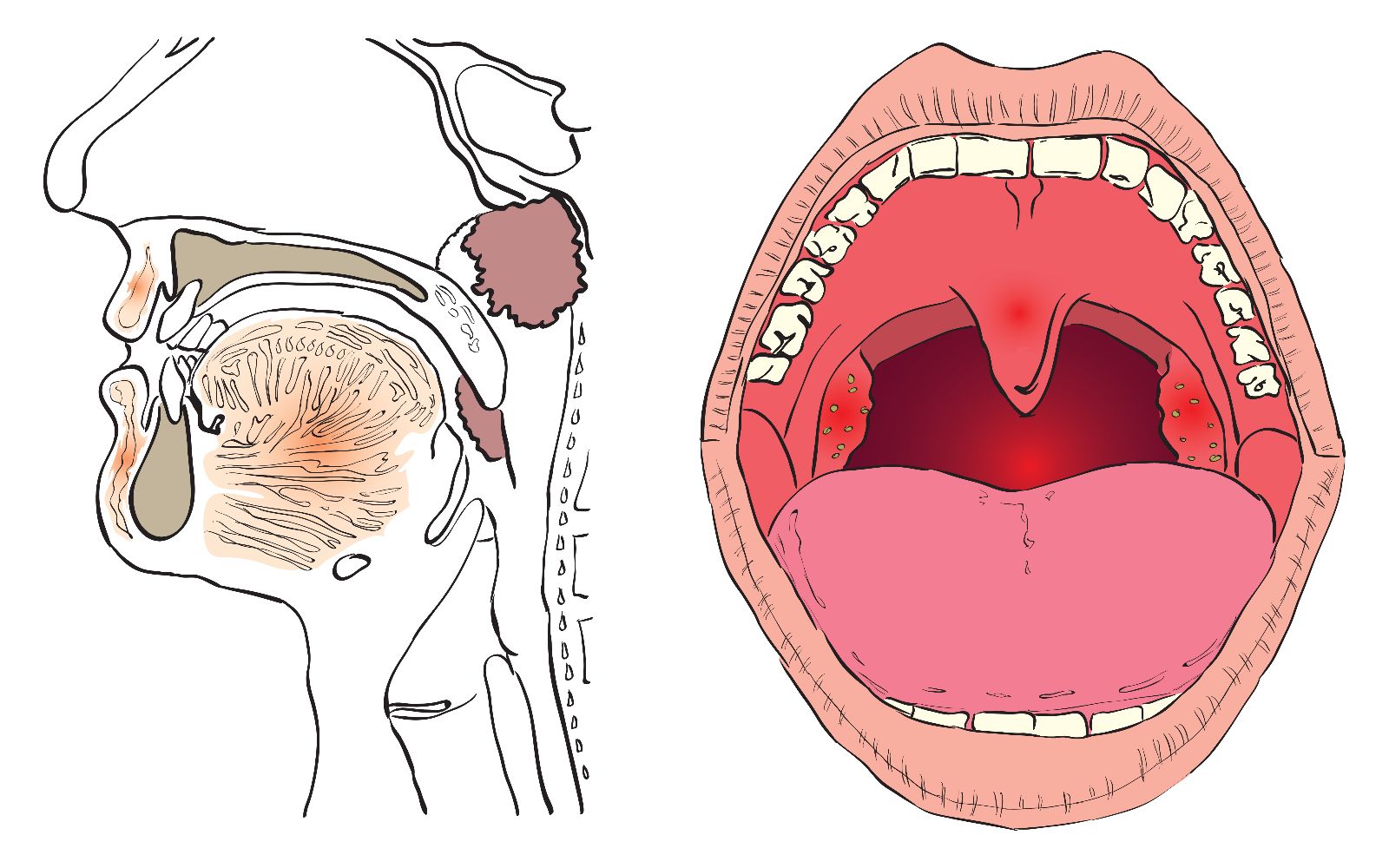
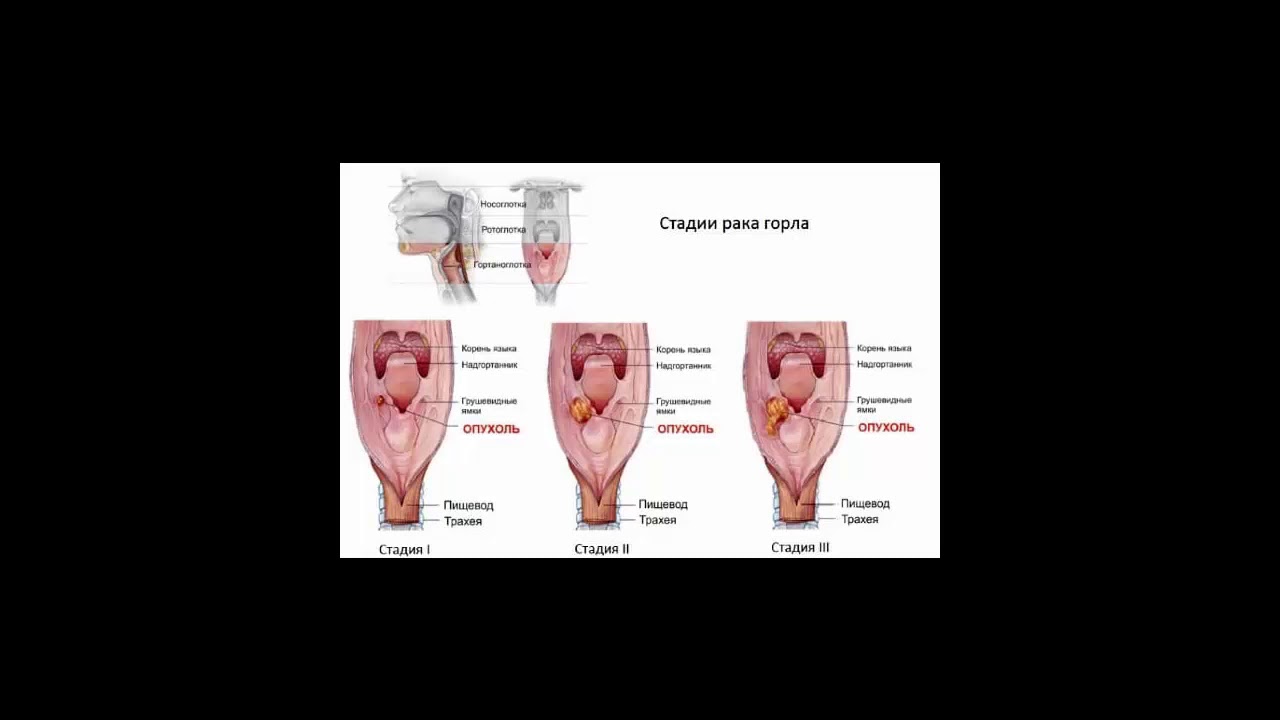
 Повторная лучевая терапия гортани не проводится. Химиотерапия может приостановить развитие болезни, но не излечить ее.
Повторная лучевая терапия гортани не проводится. Химиотерапия может приостановить развитие болезни, но не излечить ее. С учетом хорошего ответа на лечение, следующим этапом является радикальная лучевая терапия одновременно с химиотерапией во время облучения. Если после лечения клинически болезнь полностью исчезнет, то через 9-12 недель следует провести ПЭТ-КТ исследование и при наличии остаточной болезни (первичной или в лимфоузлах) – провести оперативное вмешательство. Если все «чисто» — наблюдение. Профилактическая химиотерапия после облучения не улучшает результатов. Если клинически есть остаточная болезнь – оперируют.
С учетом хорошего ответа на лечение, следующим этапом является радикальная лучевая терапия одновременно с химиотерапией во время облучения. Если после лечения клинически болезнь полностью исчезнет, то через 9-12 недель следует провести ПЭТ-КТ исследование и при наличии остаточной болезни (первичной или в лимфоузлах) – провести оперативное вмешательство. Если все «чисто» — наблюдение. Профилактическая химиотерапия после облучения не улучшает результатов. Если клинически есть остаточная болезнь – оперируют. Пациент 55 лет, диагноз: рак гортани III стадии. С декабря 2010 по июнь 2012 перенес 4 операции, 42 луча и 6 курсов химиотерапии. В июне 2012 ему было отказано в лечении, поскольку врачи «не видят в этом смысла». Сейчас у него три опухоли: одна за ухом и две – на горле.
КТ-признаки рецидива основного заболевания.
Пациент 55 лет, диагноз: рак гортани III стадии. С декабря 2010 по июнь 2012 перенес 4 операции, 42 луча и 6 курсов химиотерапии. В июне 2012 ему было отказано в лечении, поскольку врачи «не видят в этом смысла». Сейчас у него три опухоли: одна за ухом и две – на горле.
КТ-признаки рецидива основного заболевания.

 ГР (участок изъявления до 0,5 см). Регресс опухоли 100 %
Сейчас предлагают курс химиотерапии ЦОП (докторубицин, циклофосфан, винкристин, осетрон).
Напишите, пожалуйста, свое мнение по поводу предлагаемого лечения. Может есть что-то более эффективное. Пожалуйста, посоветуйте.
Спасибо
ГР (участок изъявления до 0,5 см). Регресс опухоли 100 %
Сейчас предлагают курс химиотерапии ЦОП (докторубицин, циклофосфан, винкристин, осетрон).
Напишите, пожалуйста, свое мнение по поводу предлагаемого лечения. Может есть что-то более эффективное. Пожалуйста, посоветуйте.
Спасибо
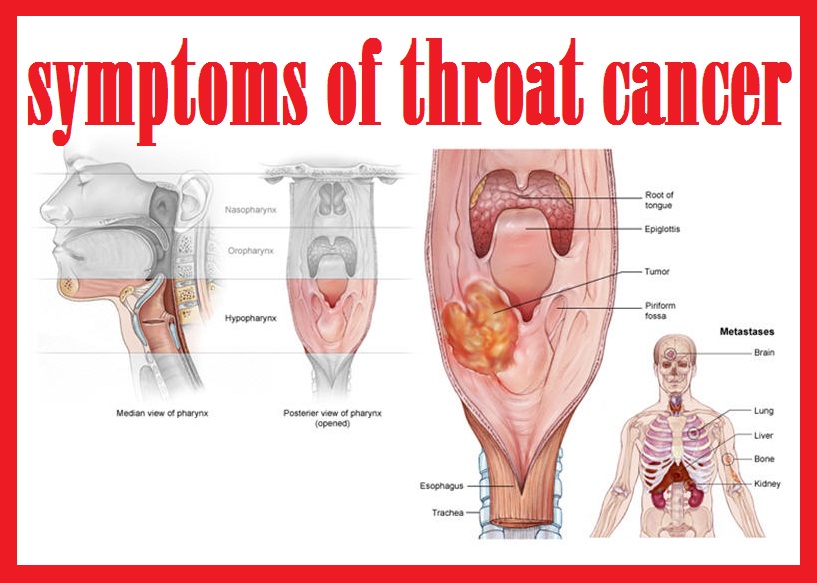 Перед этим следует сделать МРТ головы и шеи + КТ грудной клетки (если не проводились) для уточнения тактики лечения.
Перед этим следует сделать МРТ головы и шеи + КТ грудной клетки (если не проводились) для уточнения тактики лечения. Относительная 5-летняя выживаемость при III стадии карциномы гортани составляет около 52% (The AJCC Cancer Staging Manual. 7- Edition, 2010)
Относительная 5-летняя выживаемость при III стадии карциномы гортани составляет около 52% (The AJCC Cancer Staging Manual. 7- Edition, 2010) Начиналось все с воспаленного лимфоузла. С 2006 года было уплотнение в левой части подчелюстной зоны. На протяжении всего периода проводилось лечение воспаленного лимфоузла (примочки, полоскания). В декабре 2010 года, был поставлен диагноз уплотнение слюнной железы — требуется операционное вмешательство. В июне 2011 года проведена операция. Из протокола операции: …отмечается интимное сращение поверхностной фасции, платизмы, капсулы железы с тканью железы и соседними увеличеными лимфоузлами, окружающими мышцами, и подпаяна к телу нижней челюсти с внутренней стороны. железа в размерах уменьшена, плотная, удалена, отправлена на ПГИ. Удалено два увеличеных лимфоузла, диаметром 2,0 и 1,0см в верхнебоковом отделе шеи слева, эластичные, серо-розового цвета, целиком отправлены на ПГИ. По результатам заключения диагноз: аденокарцинома подчелюстной слюнной железы слева. Т2N1M0,Кл. гр.ІІ
Направлены на консультацию в Институт рака. По результатам повторного анализа ПГЗ поставили диагноз: ацинозно-клеточная карцинома слюнной железы с инфильтрацией прилегающей мышечней ткани.
Начиналось все с воспаленного лимфоузла. С 2006 года было уплотнение в левой части подчелюстной зоны. На протяжении всего периода проводилось лечение воспаленного лимфоузла (примочки, полоскания). В декабре 2010 года, был поставлен диагноз уплотнение слюнной железы — требуется операционное вмешательство. В июне 2011 года проведена операция. Из протокола операции: …отмечается интимное сращение поверхностной фасции, платизмы, капсулы железы с тканью железы и соседними увеличеными лимфоузлами, окружающими мышцами, и подпаяна к телу нижней челюсти с внутренней стороны. железа в размерах уменьшена, плотная, удалена, отправлена на ПГИ. Удалено два увеличеных лимфоузла, диаметром 2,0 и 1,0см в верхнебоковом отделе шеи слева, эластичные, серо-розового цвета, целиком отправлены на ПГИ. По результатам заключения диагноз: аденокарцинома подчелюстной слюнной железы слева. Т2N1M0,Кл. гр.ІІ
Направлены на консультацию в Институт рака. По результатам повторного анализа ПГЗ поставили диагноз: ацинозно-клеточная карцинома слюнной железы с инфильтрацией прилегающей мышечней ткани. В одном из исследованных лимфоузлов метостаз опухоли.
Назначена КТ черепа, грудной клетки, брюшной полости и малого таза с контрастом.
Подскажите пожалуйста, возможные методы лечения, необходимость проведения дополнительных анализов??? С врачами какой области необходимо провести консультацию (эндокринолог…)??? Насколько безопасным есть одновременное проведение КТ всех перечисленых областей?
Можете ли Вы подсказать характер данной болезни?
Заранее благодарны!
В одном из исследованных лимфоузлов метостаз опухоли.
Назначена КТ черепа, грудной клетки, брюшной полости и малого таза с контрастом.
Подскажите пожалуйста, возможные методы лечения, необходимость проведения дополнительных анализов??? С врачами какой области необходимо провести консультацию (эндокринолог…)??? Насколько безопасным есть одновременное проведение КТ всех перечисленых областей?
Можете ли Вы подсказать характер данной болезни?
Заранее благодарны! При любой гистологической структуре этих опухолей возможно возникновение рецидивов, регионарных и отдаленных метастазов. Причем, при наличии метастазов в лимфатических узлах. вероятность отдаленных метастазов значительно возрастает. Именно поэтому Ваши врачи и проводят КТ для их исключения. Чаще всего поражаются легкие, и можно ограничится КТ легких и МРТ головы и шеи.
При любой гистологической структуре этих опухолей возможно возникновение рецидивов, регионарных и отдаленных метастазов. Причем, при наличии метастазов в лимфатических узлах. вероятность отдаленных метастазов значительно возрастает. Именно поэтому Ваши врачи и проводят КТ для их исключения. Чаще всего поражаются легкие, и можно ограничится КТ легких и МРТ головы и шеи.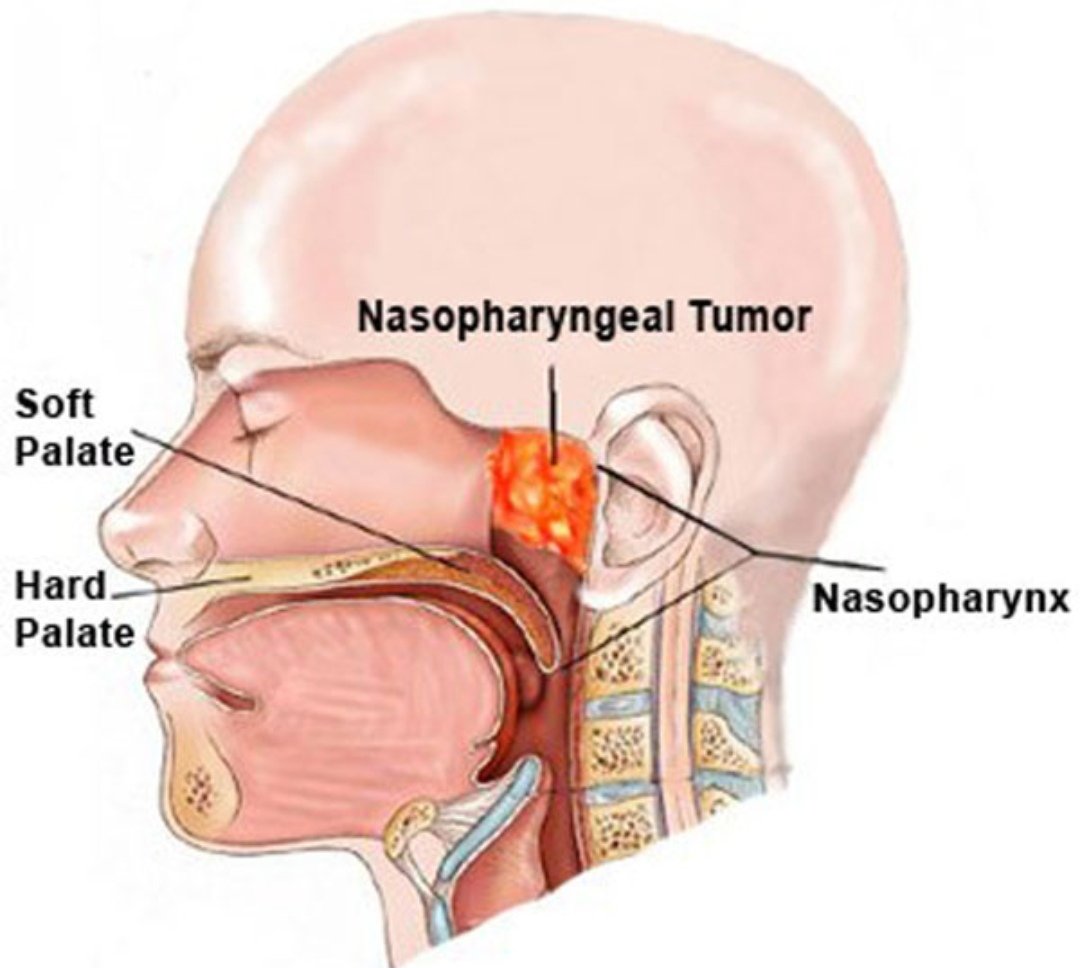 Естественно, при отсутствии отдаленных метастазов. Будем надеяться, что их не будет.
Естественно, при отсутствии отдаленных метастазов. Будем надеяться, что их не будет. Если опухоль перекрывает дыхательные пути (что может проявляться затруднением дыхания), решается вопрос о необходимости трахеостомии (установка дыхательной трубки в трахею ниже опухоли) или непосредственно о радикальной операции, если невозможно сохранить гортань из-за обширного поражения хрящей и если ее проведение еще возможно. При отсутствии угрозы закрытия дыхательных путей и отсутствии отдаленных метастазов (как правило в легких), решается вопрос о методе лечения: не исключено, что сохранить гортань невозможно, как я уже сказал, и требуется операция, в других случаях- несколько курсов химиотерапии с последующей лучевой терапией на фоне продолжающейся химиотерапии могут быть подходящей опцией. Все очень индивидуально, и сейчас невозможно сказать какой метод лечения подходит более всего. Ясно одно: Вашего папу надо лечить и чем раньше, тем лучше.
Если опухоль перекрывает дыхательные пути (что может проявляться затруднением дыхания), решается вопрос о необходимости трахеостомии (установка дыхательной трубки в трахею ниже опухоли) или непосредственно о радикальной операции, если невозможно сохранить гортань из-за обширного поражения хрящей и если ее проведение еще возможно. При отсутствии угрозы закрытия дыхательных путей и отсутствии отдаленных метастазов (как правило в легких), решается вопрос о методе лечения: не исключено, что сохранить гортань невозможно, как я уже сказал, и требуется операция, в других случаях- несколько курсов химиотерапии с последующей лучевой терапией на фоне продолжающейся химиотерапии могут быть подходящей опцией. Все очень индивидуально, и сейчас невозможно сказать какой метод лечения подходит более всего. Ясно одно: Вашего папу надо лечить и чем раньше, тем лучше. He was treated with radiation on spine and then interferon. Everybody thought he would be dead by spring 2009, because he was in very sick condition. His weight was 45 kg with heights of 173 cm. We stopped interferon and after that in April he started to walk, and gained 10 kg back and has very good appetite. He had one more tomography and it did not show metastasis in liver, but still tumor in kidney and ruined spine. But he doesn’t have pain. Could he be in remission? Interferon helped ? Or wrong diagnosis? Thank you
He was treated with radiation on spine and then interferon. Everybody thought he would be dead by spring 2009, because he was in very sick condition. His weight was 45 kg with heights of 173 cm. We stopped interferon and after that in April he started to walk, and gained 10 kg back and has very good appetite. He had one more tomography and it did not show metastasis in liver, but still tumor in kidney and ruined spine. But he doesn’t have pain. Could he be in remission? Interferon helped ? Or wrong diagnosis? Thank you Такое лечение рака горла очень травматичное. В результате вмешательства человек теряет способность самостоятельно говорить. Сегодня ученые создали искусственную гортань – так называемый «протез голоса», способный восстанавливать до 80% речи. Прибор представляет собой небольшой бокс, который имплантируют в образовавшееся после операции пространство между трахеей и пищеводом.
Такое лечение рака горла очень травматичное. В результате вмешательства человек теряет способность самостоятельно говорить. Сегодня ученые создали искусственную гортань – так называемый «протез голоса», способный восстанавливать до 80% речи. Прибор представляет собой небольшой бокс, который имплантируют в образовавшееся после операции пространство между трахеей и пищеводом. Регионарных метастазов практически не дает, находится в пределах складки долгое время.
Регионарных метастазов практически не дает, находится в пределах складки долгое время.
 Ее сочетание с лучевым или хирургическим методами значительно улучшает результаты. Часто используется комбинированный метод лечения – радиотерапия рака гортани, химиотерапия и оперативное вмешательство. Традиционно для LISOD облучение проводится на линейных ускорителях производства американской фирмы Varian. Применение линейных ускорителей в сочетании с трехмерным планированием позволяет подводить к опухоли необходимые дозы облучения с минимизацией воздействия на здоровые ткани.
Ее сочетание с лучевым или хирургическим методами значительно улучшает результаты. Часто используется комбинированный метод лечения – радиотерапия рака гортани, химиотерапия и оперативное вмешательство. Традиционно для LISOD облучение проводится на линейных ускорителях производства американской фирмы Varian. Применение линейных ускорителей в сочетании с трехмерным планированием позволяет подводить к опухоли необходимые дозы облучения с минимизацией воздействия на здоровые ткани.

 С учетом хорошего ответа на лечение, следующим этапом является радикальная лучевая терапия одновременно с химиотерапией во время облучения. Если после лечения клинически болезнь полностью исчезнет, то через 9-12 недель следует провести ПЭТ-КТ исследование и при наличии остаточной болезни (первичной или в лимфоузлах) – провести оперативное вмешательство. Если все «чисто» — наблюдение. Профилактическая химиотерапия после облучения не улучшает результатов. Если клинически есть остаточная болезнь – оперируют.
С учетом хорошего ответа на лечение, следующим этапом является радикальная лучевая терапия одновременно с химиотерапией во время облучения. Если после лечения клинически болезнь полностью исчезнет, то через 9-12 недель следует провести ПЭТ-КТ исследование и при наличии остаточной болезни (первичной или в лимфоузлах) – провести оперативное вмешательство. Если все «чисто» — наблюдение. Профилактическая химиотерапия после облучения не улучшает результатов. Если клинически есть остаточная болезнь – оперируют.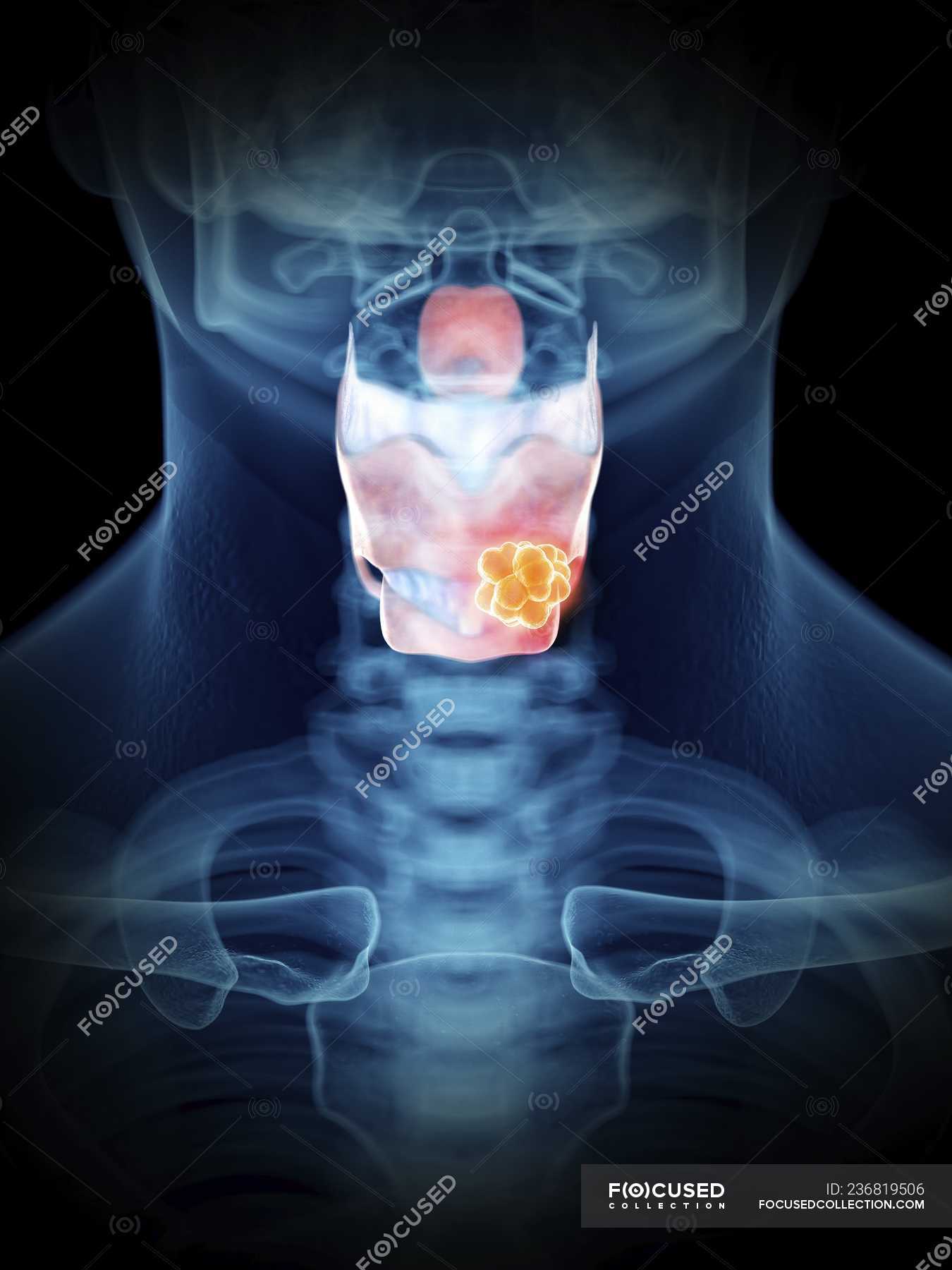
 Причем никакой опасности для зубов нет. Да, соединение действует не так эффективно, но и стоит копейки.
Причем никакой опасности для зубов нет. Да, соединение действует не так эффективно, но и стоит копейки. Все, что сильнее, может вызвать раздражение. Для раствора смешайте две части воды с одной частью перекиси водорода. Затем в течение 30 секунд полощите горло и ротовую полость, затем выплюньте. Перекись может вызывать пенообразование во рту, это вполне нормально.
Все, что сильнее, может вызвать раздражение. Для раствора смешайте две части воды с одной частью перекиси водорода. Затем в течение 30 секунд полощите горло и ротовую полость, затем выплюньте. Перекись может вызывать пенообразование во рту, это вполне нормально. Дятлова.
Дятлова.



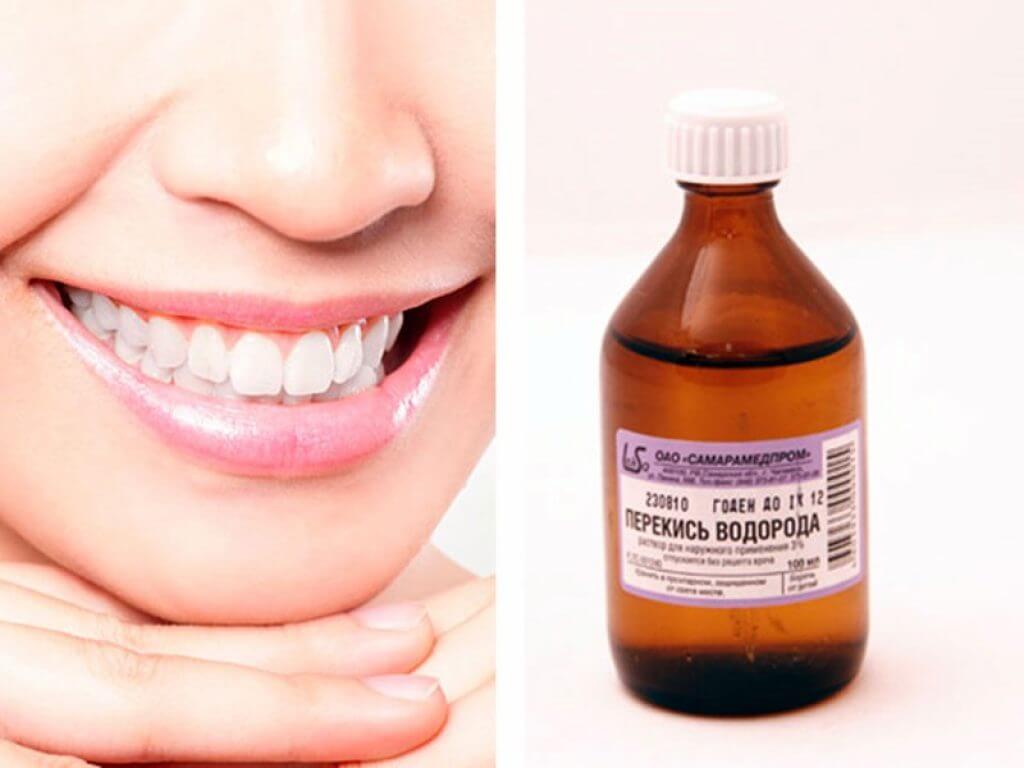 За счет своих окислительных свойств, перекись водорода выступает как антисептик. Для медицинского применения используется 3% раствор Н2О22.
За счет своих окислительных свойств, перекись водорода выступает как антисептик. Для медицинского применения используется 3% раствор Н2О22. Полоскания горла перекисью водорода имеет смысл при лечении бактериальной ангины. Но лечение только одним средством не даст эффекта. Следует учесть, что полоскание горла — это неотъемлемая часть комплексной терапии тонзиллита.
Полоскания горла перекисью водорода имеет смысл при лечении бактериальной ангины. Но лечение только одним средством не даст эффекта. Следует учесть, что полоскание горла — это неотъемлемая часть комплексной терапии тонзиллита. Кроме этого, действующее вещество гексэтидин обладает слабым обезболивающим действием. Раствор Гексорал ® удобен и прост в применении, обладает приятным вкусом. Его не нужно разбавлять. Взрослым и детям старше 3-х лет достаточно полоскать горло 15 мл раствора 2 раза в день3.
Кроме этого, действующее вещество гексэтидин обладает слабым обезболивающим действием. Раствор Гексорал ® удобен и прост в применении, обладает приятным вкусом. Его не нужно разбавлять. Взрослым и детям старше 3-х лет достаточно полоскать горло 15 мл раствора 2 раза в день3.
 Хотя препарат безопасен для применения будущим мамам, нельзя предугадать возникнет аллергическая реакция или нет. Для правильной диагностики и лечения обратитесь к специалисту. Здоровье будущего ребенка в ваших руках.
Хотя препарат безопасен для применения будущим мамам, нельзя предугадать возникнет аллергическая реакция или нет. Для правильной диагностики и лечения обратитесь к специалисту. Здоровье будущего ребенка в ваших руках. При полоскании у ребенка, всегда присутствует риск проглатывания препарата. При попадании внутрь, пероксид токсичен для организма, а эффективность раствора с меньшей концентрацией спорна, поэтому перекись для полоскания горла у детей не рекомендуется. Во всех случаях тонзиллита у детей, необходима консультация и осмотр врача. Здоровье наших детей это самое главное!
При полоскании у ребенка, всегда присутствует риск проглатывания препарата. При попадании внутрь, пероксид токсичен для организма, а эффективность раствора с меньшей концентрацией спорна, поэтому перекись для полоскания горла у детей не рекомендуется. Во всех случаях тонзиллита у детей, необходима консультация и осмотр врача. Здоровье наших детей это самое главное!





 Хорошей заменой становятся:
Хорошей заменой становятся:
 Средство удерживается во рту полминуты. Иногда оно назначается врачом вместо антибактериальных препаратов.
Средство удерживается во рту полминуты. Иногда оно назначается врачом вместо антибактериальных препаратов. Боль в горле лечить с помощью полоскания горла очень просто. В нашей статье вы узнаете о том, как делать это с помощью перекиси водорода.
Боль в горле лечить с помощью полоскания горла очень просто. В нашей статье вы узнаете о том, как делать это с помощью перекиси водорода.
 Также относитесь с осторожностью к дозировкам.
Также относитесь с осторожностью к дозировкам. Для взрослых процесс полоскания не потребует даже предварительного смешивания Хлоргексидина с водой. Нужно просто взять одну столовую ложку средства и прополоскать ею рот в течение 15 секунд. Данную процедуру нужно повторить три раза, а полоскать горло Хлоргексидином нужно не более трех раз в сутки. При этом не желательно пить, чистить зубы или употреблять пищу в течение получаса после процедуры.
Для взрослых процесс полоскания не потребует даже предварительного смешивания Хлоргексидина с водой. Нужно просто взять одну столовую ложку средства и прополоскать ею рот в течение 15 секунд. Данную процедуру нужно повторить три раза, а полоскать горло Хлоргексидином нужно не более трех раз в сутки. При этом не желательно пить, чистить зубы или употреблять пищу в течение получаса после процедуры. Накройте настой крышкой и подождите полчаса, после чего можете полоскать горло, когда настой остынет.
Накройте настой крышкой и подождите полчаса, после чего можете полоскать горло, когда настой остынет. О методе лечения перекисью водорода большей частью стало известно благодаря трудам доктора медицинских наук Ивана Неумывакина.
О методе лечения перекисью водорода большей частью стало известно благодаря трудам доктора медицинских наук Ивана Неумывакина. Перекись борется почти со всеми инфекциями и недугами, а так же поддерживает все жизненно важные функции организма человека. Также перекись эффективно стимулирует иммунитет и процессы в организме.
Перекись борется почти со всеми инфекциями и недугами, а так же поддерживает все жизненно важные функции организма человека. Также перекись эффективно стимулирует иммунитет и процессы в организме. Эффективным является применение перекиси водорода при воспалении среднего уха и отите. А при гайморите — применение перекиси может спасти от оперативного вмешательства.
Эффективным является применение перекиси водорода при воспалении среднего уха и отите. А при гайморите — применение перекиси может спасти от оперативного вмешательства.
 Перекись, так же является и средством профилактики, способным защитить от инфарктов, инсультов и даже от возникновения злокачественных опухолей.
Перекись, так же является и средством профилактики, способным защитить от инфарктов, инсультов и даже от возникновения злокачественных опухолей. Это состояние является тяжелым, и терапия требуется срочная, часто даже хирургическая. Чаще всего наблюдается двухсторонний гайморит (двусторонний верхнечелюстной синусит), при котором поражаются верхнечелюстные пазухи носа. Однако это не означает, что проблема не может затронуть и иные парные пазухи, такие как лобные или клиновидные. Течение болезни возможно острое (острый двусторонний синусит) или хроническое. В редких случаях возможно двухстороннее воспаление одновременно сразу всех парных придаточных пазух. Такое состояние является крайне серьезным. В медицине его называют пансинусит. Предупредить появление болезни помогает правильный образ жизни, который способствует поддержанию хорошего иммунитета.
Это состояние является тяжелым, и терапия требуется срочная, часто даже хирургическая. Чаще всего наблюдается двухсторонний гайморит (двусторонний верхнечелюстной синусит), при котором поражаются верхнечелюстные пазухи носа. Однако это не означает, что проблема не может затронуть и иные парные пазухи, такие как лобные или клиновидные. Течение болезни возможно острое (острый двусторонний синусит) или хроническое. В редких случаях возможно двухстороннее воспаление одновременно сразу всех парных придаточных пазух. Такое состояние является крайне серьезным. В медицине его называют пансинусит. Предупредить появление болезни помогает правильный образ жизни, который способствует поддержанию хорошего иммунитета.
 Провоцируют развитие болезни такие причины:
Провоцируют развитие болезни такие причины:
 Слизь, текущая из носа, прозрачная, тягучей консистенции и без неприятного запаха;
Слизь, текущая из носа, прозрачная, тягучей консистенции и без неприятного запаха;
 Патология будет полностью устранена еще на начальной стадии и при этом с применением самого щадящего метода. В такой ситуации не возникает осложнений, а риск скорого рецидива минимален.
Патология будет полностью устранена еще на начальной стадии и при этом с применением самого щадящего метода. В такой ситуации не возникает осложнений, а риск скорого рецидива минимален.
 Проводится чаще всего, так как позволяет сразу оценить состояние носовых пазух. В то же время у такого метода есть и противопоказания. Использовать его нельзя при беременности и в детском возрасте.
Проводится чаще всего, так как позволяет сразу оценить состояние носовых пазух. В то же время у такого метода есть и противопоказания. Использовать его нельзя при беременности и в детском возрасте.
 ОБРС, как правило, возникает как осложнение вирусной инфекции, но может быть и следствием стойкого затруднения носового дыхания, снижения местной или системной иммунной функции (аллергический, неаллергический ринит, зубная инфекция, муковисцидоз, иммунодефицит). Наиболее распространенными бактериями, связанными с ОБРС, являются Streptococcus pneumoniae, Haemophilus influenzae и Moraxella catarrhalis, причем первые две составляют примерно 75% случаев синусита.
ОБРС, как правило, возникает как осложнение вирусной инфекции, но может быть и следствием стойкого затруднения носового дыхания, снижения местной или системной иммунной функции (аллергический, неаллергический ринит, зубная инфекция, муковисцидоз, иммунодефицит). Наиболее распространенными бактериями, связанными с ОБРС, являются Streptococcus pneumoniae, Haemophilus influenzae и Moraxella catarrhalis, причем первые две составляют примерно 75% случаев синусита.
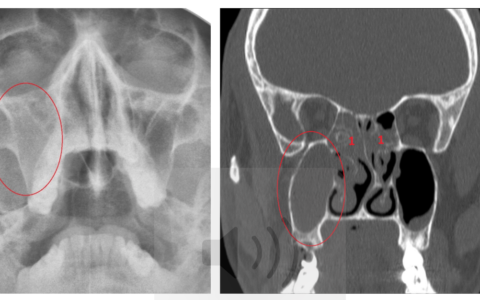

 Настаиваем в течение 15 минут. Детям можно заварить 1 чайную ложку на полкружки.
Настаиваем в течение 15 минут. Детям можно заварить 1 чайную ложку на полкружки. Ромашка и тысячелистник обладают противовоспалительным действием. Календула хорошо снимает отёк. Готовое сырьё заливают кипятком, остужают и фильтруют. После этого смесью можно обрабатывать носовые ходы. Отёк слизистой хорошо снимают шалфей, полынь и аир. Сбор трав, взятых в равных количествах, в течение часа настаивается. После этого им можно промывать нос.
Ромашка и тысячелистник обладают противовоспалительным действием. Календула хорошо снимает отёк. Готовое сырьё заливают кипятком, остужают и фильтруют. После этого смесью можно обрабатывать носовые ходы. Отёк слизистой хорошо снимают шалфей, полынь и аир. Сбор трав, взятых в равных количествах, в течение часа настаивается. После этого им можно промывать нос. Напиток надо пить утром и вечером.
Напиток надо пить утром и вечером. Чеснок нужно мелко измельчить ножом и кинуть в кипящую воду, протомить под крышкой 3-5 минут на минимальном огне. Охладить до температуры 80 градусов, чтобы не обжечь слизистые оболочки. Голову необходимо накрыть плотным полотенцем или одеялом, затем провести ингаляцию. Схема довольно простая: медленно вдыхаем носом, затем выдыхаем (2-3 раза), глубоко вдыхаем ртом — выдыхаем (2-3 раза). Дышать испарениями необходимо до охлаждения жидкости (около 12 минут). После чего незамедлительно вытереть пот и отправиться в постель, плотно укрывшись одеялом. Процедуру проводить дважды в день. Наибольший эффект ингаляции с чесноком дают при выполнении перед сном.
Чеснок нужно мелко измельчить ножом и кинуть в кипящую воду, протомить под крышкой 3-5 минут на минимальном огне. Охладить до температуры 80 градусов, чтобы не обжечь слизистые оболочки. Голову необходимо накрыть плотным полотенцем или одеялом, затем провести ингаляцию. Схема довольно простая: медленно вдыхаем носом, затем выдыхаем (2-3 раза), глубоко вдыхаем ртом — выдыхаем (2-3 раза). Дышать испарениями необходимо до охлаждения жидкости (около 12 минут). После чего незамедлительно вытереть пот и отправиться в постель, плотно укрывшись одеялом. Процедуру проводить дважды в день. Наибольший эффект ингаляции с чесноком дают при выполнении перед сном.
 Появившуюся жидкость пить по 1 ст. л. 2-3 раза в день как средство от кашля.
Появившуюся жидкость пить по 1 ст. л. 2-3 раза в день как средство от кашля. Полощите горло отваром дуба как можно чаще.
Полощите горло отваром дуба как можно чаще. Пейте отвар из одуванчика 4-5 раз в день по 2 чайные ложки.
Пейте отвар из одуванчика 4-5 раз в день по 2 чайные ложки.
 В отличие от лекарств не вызывает энергодефицита после падения температуры, не даёт периода слабости. Уменьшает боли при кашле.
В отличие от лекарств не вызывает энергодефицита после падения температуры, не даёт периода слабости. Уменьшает боли при кашле. Уменьшает мышечные и суставные боли (ломоту).
Уменьшает мышечные и суставные боли (ломоту). Лечит всю пищеварительную систему, обладает регенерирующим и противовоспалительным свойствами. Поддерживает тонус нервной системы.
Лечит всю пищеварительную систему, обладает регенерирующим и противовоспалительным свойствами. Поддерживает тонус нервной системы.

 Травы, ягоды, фрукты отлично «дружат» друг с другом. Так, например, в компании с имбирем всегда будет уместен лимон, а чабрец прекрасно уживается с ромашкой или шиповником. При желании вы можете смешать настолько разнообразный купаж, насколько вам хочется. Пусть в нем окажутся и травы, и ягоды, и сам чайный лист – главное, чтобы вам было вкусно!
Травы, ягоды, фрукты отлично «дружат» друг с другом. Так, например, в компании с имбирем всегда будет уместен лимон, а чабрец прекрасно уживается с ромашкой или шиповником. При желании вы можете смешать настолько разнообразный купаж, насколько вам хочется. Пусть в нем окажутся и травы, и ягоды, и сам чайный лист – главное, чтобы вам было вкусно!


 л. травы (на 1 стакан) добавить к «базе» (ваш любимый чай), залить горячей водой, дать настояться 5 минут.
л. травы (на 1 стакан) добавить к «базе» (ваш любимый чай), залить горячей водой, дать настояться 5 минут.
 Помогает восстановлению иммунитета за счет высокого содержания витамина С. Крайне рекомендован при бронхите, трахеите и ларингите.
Помогает восстановлению иммунитета за счет высокого содержания витамина С. Крайне рекомендован при бронхите, трахеите и ларингите.
 Все эти продукты имеют свои особенности приготовления и добавления в напиток.
Все эти продукты имеют свои особенности приготовления и добавления в напиток.

 Будучи источником витаминов А, С, Е и В, она всесторонне поддерживает наше здоровье.
Будучи источником витаминов А, С, Е и В, она всесторонне поддерживает наше здоровье.

 Чай с куркумой помогает бороться с бактериями и вирусами, вызывающими сезонные болезни. Такой напиток рекомендован также при заболеваниях легких (бронхит, пневмония).
Чай с куркумой помогает бороться с бактериями и вирусами, вызывающими сезонные болезни. Такой напиток рекомендован также при заболеваниях легких (бронхит, пневмония).
 Также следует с осторожностью использовать острые специи. Пусть в детском чае будет небольшое количество чайного листа, зато побольше ягод и меда: детям нравится сочетание кислого и сладкого, такой напиток они готовы с удовольствием пить хоть весь день. Вместо чайного листа вы можете использовать цветки ромашки, липу или шалфей.
Также следует с осторожностью использовать острые специи. Пусть в детском чае будет небольшое количество чайного листа, зато побольше ягод и меда: детям нравится сочетание кислого и сладкого, такой напиток они готовы с удовольствием пить хоть весь день. Вместо чайного листа вы можете использовать цветки ромашки, липу или шалфей.

 Используя травы при простуде, не забудьте ознакомиться с противопоказаниями по применению лекарственных трав и проконсультироваться со специалистом.
Используя травы при простуде, не забудьте ознакомиться с противопоказаниями по применению лекарственных трав и проконсультироваться со специалистом. Удобнее проглотить таблетку антибиотика. Думать о вреде таблеток тоже никто не спешит. А ведь бывают случаи, когда достаточно попить определенные травы от простуды. Большинству из нас терапевты во время ОРВИ назначают травы от простуды, отвары из трав. К слову, в наше время лекарственные травы вовсе не обязательно собирать и сушить самому — все есть в аптеках. Вопрос в том, как употреблять лекарственные травы при простуде.
Удобнее проглотить таблетку антибиотика. Думать о вреде таблеток тоже никто не спешит. А ведь бывают случаи, когда достаточно попить определенные травы от простуды. Большинству из нас терапевты во время ОРВИ назначают травы от простуды, отвары из трав. К слову, в наше время лекарственные травы вовсе не обязательно собирать и сушить самому — все есть в аптеках. Вопрос в том, как употреблять лекарственные травы при простуде.
 Настойку мы не рекомендуем готовить самостоятельно, так как это достаточно длительный процесс. Все настойки на лекарственных травах, которые могут быть вам выписаны врачом в больнице, продаются в аптеках. Если же вы хотите приготовить настойку сами, читайте рецепт.
Настойку мы не рекомендуем готовить самостоятельно, так как это достаточно длительный процесс. Все настойки на лекарственных травах, которые могут быть вам выписаны врачом в больнице, продаются в аптеках. Если же вы хотите приготовить настойку сами, читайте рецепт. Они также продаются в аптеках. Ниже мы приводим простые способы применения травы при простуде.
Они также продаются в аптеках. Ниже мы приводим простые способы применения травы при простуде. Настой из травы при простуде применяют несколько раз в день для полосканий и пьют как чай с лимоном и медом.
Настой из травы при простуде применяют несколько раз в день для полосканий и пьют как чай с лимоном и медом.
 Рекомендуется одновременно делать паровые ингаляции: в плоскую миску налить немного кипящего отвара и дышать, накрывшись с головой полотенцем. Морс принимать 2-3 раза в день по 1 стакану после еды, ингаляции делать 2-3 раза в день, обязательно на ночь.
Рекомендуется одновременно делать паровые ингаляции: в плоскую миску налить немного кипящего отвара и дышать, накрывшись с головой полотенцем. Морс принимать 2-3 раза в день по 1 стакану после еды, ингаляции делать 2-3 раза в день, обязательно на ночь./eucalyptus-herbal-tea--529556713-5adc71c7119fa80036dfc1d3.jpg) Под запретом настойки трав на спирту, особенно настойки иммуностимуляторов – солодки, эхинацеи, лимонника, заманихи, левзеи, женьшеня, родиолы розовой — они повышают артериальное давление и учащают пульс.
Под запретом настойки трав на спирту, особенно настойки иммуностимуляторов – солодки, эхинацеи, лимонника, заманихи, левзеи, женьшеня, родиолы розовой — они повышают артериальное давление и учащают пульс. Осень — прекрасное время для того, чтобы использовать дары природы на пользу здоровью. Сегодня мы…
Осень — прекрасное время для того, чтобы использовать дары природы на пользу здоровью. Сегодня мы…


 Кроме того, синюха обладает седативными свойствами, причем значительно превосходит в этом валериану, поэтому отвары синюхи полезны при бессоннице, нервном возбуждении и экземе.
Кроме того, синюха обладает седативными свойствами, причем значительно превосходит в этом валериану, поэтому отвары синюхи полезны при бессоннице, нервном возбуждении и экземе. Кроме того, эта трава нередко вызывает аллергическую реакцию.
Кроме того, эта трава нередко вызывает аллергическую реакцию.

 При постоянном воздействии могут развиться такие неприятные заболевания, как ларингит или фарингит. Эти заболевания не часто, но могут сопровождаться болями в горле.
При постоянном воздействии могут развиться такие неприятные заболевания, как ларингит или фарингит. Эти заболевания не часто, но могут сопровождаться болями в горле. Но заболевание может протекать и подостро (неявно) в виде образования микрокист, обильного скопления казеозных пробок и гноя в лакунах и криптах миндалин, т.е. в их углублениях.
Но заболевание может протекать и подостро (неявно) в виде образования микрокист, обильного скопления казеозных пробок и гноя в лакунах и криптах миндалин, т.е. в их углублениях. Необходимо воздействовать на причину боли. И понятно, что при таком многообразии первопричинных факторов, причину боли зачастую может определить только врач.
Необходимо воздействовать на причину боли. И понятно, что при таком многообразии первопричинных факторов, причину боли зачастую может определить только врач.


 Потому что стрептококки к этим лекарственным средствам абсолютно равнодушны. Вид антибиотика и его дозу может выбрать и рассчитывать только врач. Поскольку дозировка зависит и от возраста больного и от того, какими антибиотиками его лечили в последний раз.
Потому что стрептококки к этим лекарственным средствам абсолютно равнодушны. Вид антибиотика и его дозу может выбрать и рассчитывать только врач. Поскольку дозировка зависит и от возраста больного и от того, какими антибиотиками его лечили в последний раз. Отвар шалфея. Отлично помогает. Сухую смесь препарата заваривают кипятком и для полоскания применяют в теплом виде. Периодичность – каждые 2 часа. Аналог отвара шалфея – таблетированная форма. Этот препарат так и называется – шалфей. Таблетки зеленого цвета приятны на вкус и действуют, так же как и отвар растения.
Отвар шалфея. Отлично помогает. Сухую смесь препарата заваривают кипятком и для полоскания применяют в теплом виде. Периодичность – каждые 2 часа. Аналог отвара шалфея – таблетированная форма. Этот препарат так и называется – шалфей. Таблетки зеленого цвета приятны на вкус и действуют, так же как и отвар растения.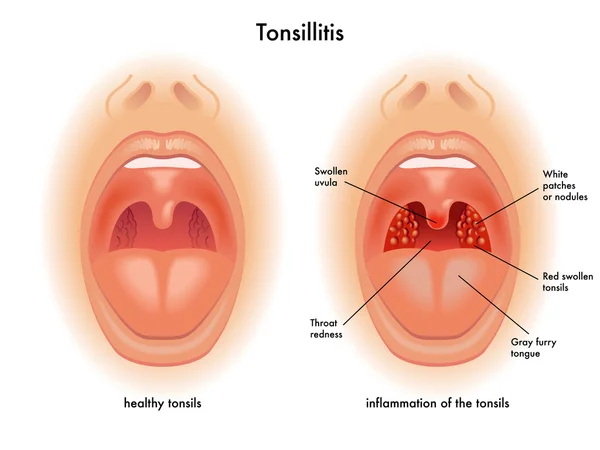 Особенно по прошествии 1-2 месяцев. Именно к этому времени недолеченная ангина может дать рецидив, и могут проявиться осложнения.
Особенно по прошествии 1-2 месяцев. Именно к этому времени недолеченная ангина может дать рецидив, и могут проявиться осложнения.
 Все это может привести к раздражению слизистых тканей. Тогда неприятные ощущения с каждым разом усиливаются при глотании.
Все это может привести к раздражению слизистых тканей. Тогда неприятные ощущения с каждым разом усиливаются при глотании.

 Самым эффективным и безопасным средством считается употребление продуктов пчеловодства в виде меда и прополиса. В их состав входит большое количество аминокислот, витаминов и минералов. Также они обладают иммуностимулирующим и противовоспалительным эффектом.
Самым эффективным и безопасным средством считается употребление продуктов пчеловодства в виде меда и прополиса. В их состав входит большое количество аминокислот, витаминов и минералов. Также они обладают иммуностимулирующим и противовоспалительным эффектом.
 На стакан воды добавляют 1 ч. л. ингредиента. Для эффективности в раствор добавляют несколько капель йода.
На стакан воды добавляют 1 ч. л. ингредиента. Для эффективности в раствор добавляют несколько капель йода. На стакан воды добавляют 1 ст. л. продукта. Для вкуса можно добавить немного лимонного сока и меда.
На стакан воды добавляют 1 ст. л. продукта. Для вкуса можно добавить немного лимонного сока и меда.
 Глотать раствор нельзя. После данной процедуры ощущение боли быстро проходит.
Глотать раствор нельзя. После данной процедуры ощущение боли быстро проходит. Спите днем, всего по 11-13 часов в сутки. Ваш организм ослаблен и требует дополнительного отдыха.
Спите днем, всего по 11-13 часов в сутки. Ваш организм ослаблен и требует дополнительного отдыха.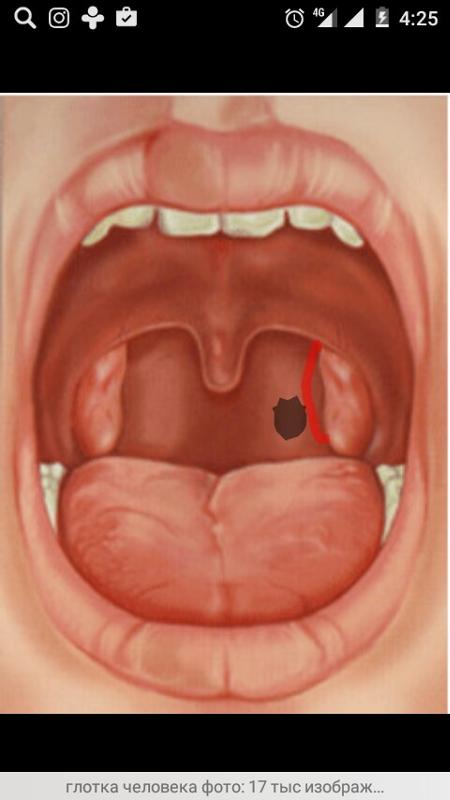 В действительности, ему не очень интересно знать, какие же конкретные органы и участки слизистой вовлекаются в патологический процесс при заболевании: больному просто хочется по быстрее поправиться и избавиться от этого томительного симптома, ведь он способен лишить сна, аппетита и выбить из привычной колеи.
В действительности, ему не очень интересно знать, какие же конкретные органы и участки слизистой вовлекаются в патологический процесс при заболевании: больному просто хочется по быстрее поправиться и избавиться от этого томительного симптома, ведь он способен лишить сна, аппетита и выбить из привычной колеи.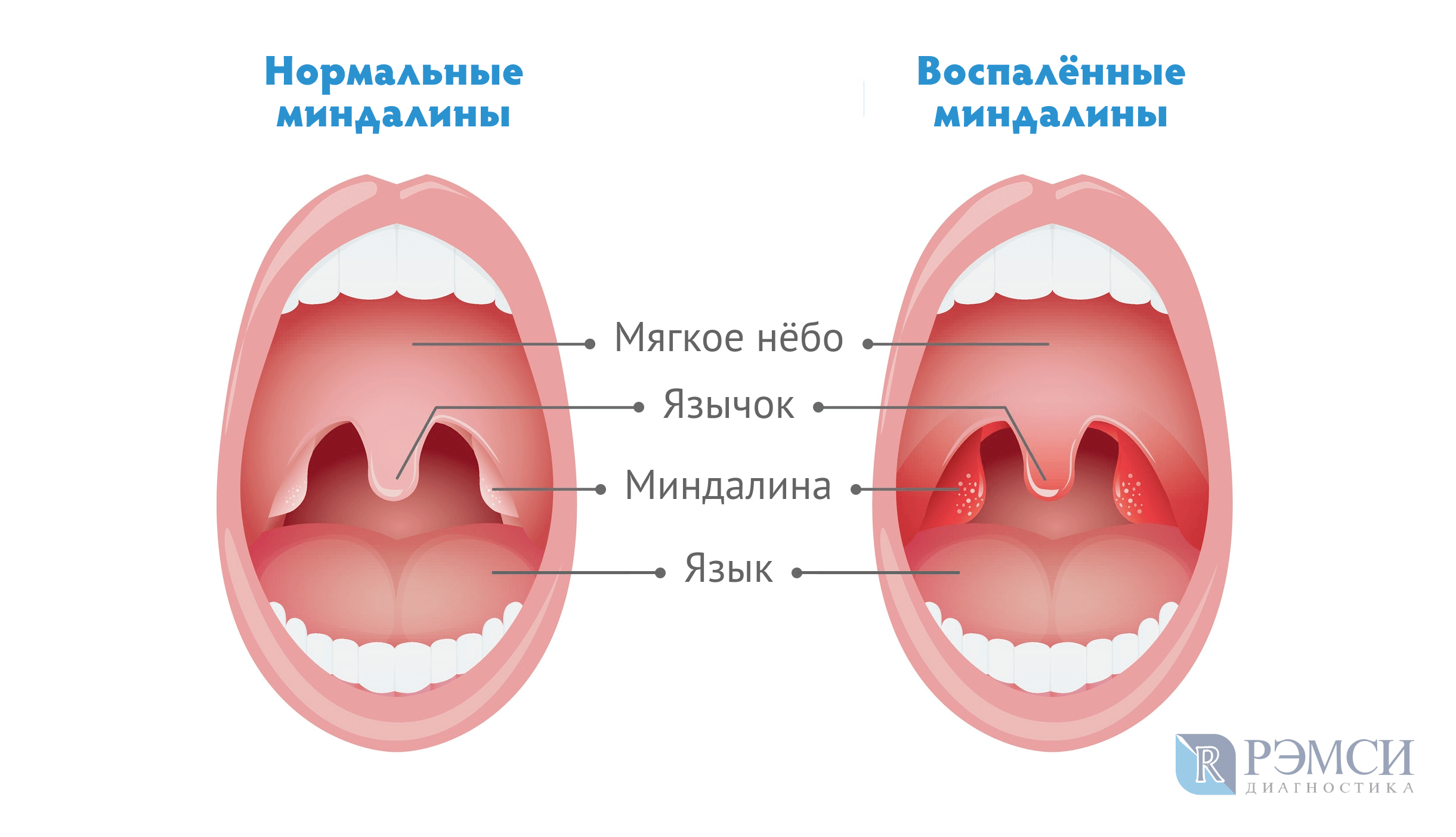 ЛОР-врач при пристальном осмотре может оценить состояние голосовых связок и самых верхних отделов гортани. Без определения точной локализации боли и воспаления невозможно однозначно ответить на вопрос, как лечить горло.
ЛОР-врач при пристальном осмотре может оценить состояние голосовых связок и самых верхних отделов гортани. Без определения точной локализации боли и воспаления невозможно однозначно ответить на вопрос, как лечить горло.

 В данном случае, проблему может решить только врач-стоматолог: либо проводить консервативное лечение, либо удалять причину воспалительного процесса.
В данном случае, проблему может решить только врач-стоматолог: либо проводить консервативное лечение, либо удалять причину воспалительного процесса.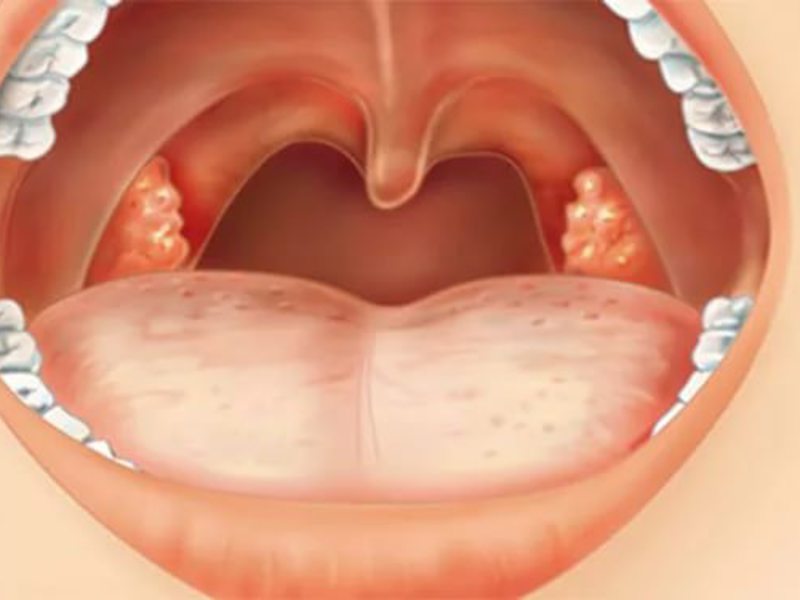
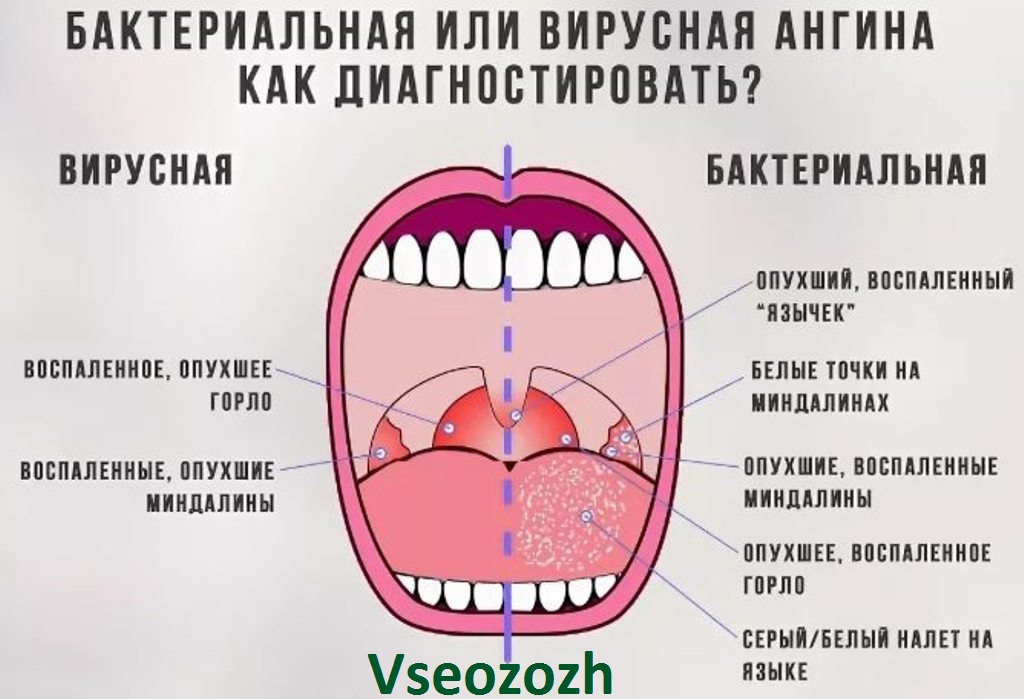 При падениях или ударах, пришедшихся на область горла, внутри кадыка может начаться воспалительный процесс.
При падениях или ударах, пришедшихся на область горла, внутри кадыка может начаться воспалительный процесс.




 Но знать
перечень
популярных
растений для лечения кашля
, механизмы их действия и способы применения
— они просто обязаны!
Но знать
перечень
популярных
растений для лечения кашля
, механизмы их действия и способы применения
— они просто обязаны!



 л.;
л.;
 03 из 5.
Количество голосов: 2961
03 из 5.
Количество голосов: 2961 Они расположены в носоглотке, и в нормальном состоянии продуцируют слизь для увлажнения дыхательных путей. При болезни эта слизь становится густой, забивая легкие и бронхи. Чтобы избавиться от этой слизи, организм пытается ее откашлять. Именно поэтому для эффективного лечения кашля народными средствами нужно выяснить, на какой стадии он находится. Исходя из этого, нужно подобрать лекарство: отхаркивающее для превращения сухого кашля в мокрый муколитические для разжижения густой слизи успокоительные для уменьшения чересчур сильных позывов Сухой кашель не помогает избавиться от мокроты, поэтому его нужно перевести в мокрый. При этом нужно следить за цветом выделяемой мокроты. Кашель инфекционного происхождения характеризуется выделениями желтовато-зеленого цвета, проблемы с сердцем — ржавой мокротой, а пневмонию можно распознать по явному содержанию гноя. Эти виды кашля очень опасны, и самостоятельно побороть их практически невозможно. Eсли же кашель не застарелый, его можно быстро вылечить народными средствами.
Они расположены в носоглотке, и в нормальном состоянии продуцируют слизь для увлажнения дыхательных путей. При болезни эта слизь становится густой, забивая легкие и бронхи. Чтобы избавиться от этой слизи, организм пытается ее откашлять. Именно поэтому для эффективного лечения кашля народными средствами нужно выяснить, на какой стадии он находится. Исходя из этого, нужно подобрать лекарство: отхаркивающее для превращения сухого кашля в мокрый муколитические для разжижения густой слизи успокоительные для уменьшения чересчур сильных позывов Сухой кашель не помогает избавиться от мокроты, поэтому его нужно перевести в мокрый. При этом нужно следить за цветом выделяемой мокроты. Кашель инфекционного происхождения характеризуется выделениями желтовато-зеленого цвета, проблемы с сердцем — ржавой мокротой, а пневмонию можно распознать по явному содержанию гноя. Эти виды кашля очень опасны, и самостоятельно побороть их практически невозможно. Eсли же кашель не застарелый, его можно быстро вылечить народными средствами.
 В еще теплое варенье добавляется 2 ст. л. меда. Быстрый эффект достигается при ежечасном применении варенья в количестве 1 столовая ложка. Eсть еще один вариант подобного средства, он выглядит таким образом: Готовится сироп из 250 мл воды и 250 гр. сахарного песка. Хорошо измельченная крупная луковица кладется в сироп и хорошо проваривается. Принимать так же, как и предыдущий рецепт варенья. Первая же ложка такого народного средства снимает приступы кашля, лечение нужно проводить до полного выздоровления.
В еще теплое варенье добавляется 2 ст. л. меда. Быстрый эффект достигается при ежечасном применении варенья в количестве 1 столовая ложка. Eсть еще один вариант подобного средства, он выглядит таким образом: Готовится сироп из 250 мл воды и 250 гр. сахарного песка. Хорошо измельченная крупная луковица кладется в сироп и хорошо проваривается. Принимать так же, как и предыдущий рецепт варенья. Первая же ложка такого народного средства снимает приступы кашля, лечение нужно проводить до полного выздоровления. Для ее приготовления нужно взять: 2 части курдючного (или любого другого животного) жира 1 часть чеснока Чеснок нужно очистить и раздавить, жир растопить на слабом огне. Ингредиенты смешать, полученным средством энергично растереть кожу на груди и спине. Обычно кашель исчезает уже после первого раза, но в случае необходимости процедуру можно повторить.
Для ее приготовления нужно взять: 2 части курдючного (или любого другого животного) жира 1 часть чеснока Чеснок нужно очистить и раздавить, жир растопить на слабом огне. Ингредиенты смешать, полученным средством энергично растереть кожу на груди и спине. Обычно кашель исчезает уже после первого раза, но в случае необходимости процедуру можно повторить. Оно готовится таким образом: Морковь нужно почистить, помыть и пропустить сквозь соковыжималку. Жирное домашнее молоко вскипятить и смешать с морковным соком в равных пропорциях. Этот напиток нужно принимать на протяжении дня по мере необходимости. С его помощью можно не только быстро вылечить кашель, но и насытить организм витамином А.
Оно готовится таким образом: Морковь нужно почистить, помыть и пропустить сквозь соковыжималку. Жирное домашнее молоко вскипятить и смешать с морковным соком в равных пропорциях. Этот напиток нужно принимать на протяжении дня по мере необходимости. С его помощью можно не только быстро вылечить кашель, но и насытить организм витамином А. Отвар профильтровывают, распаренные корни следует тщательно выжать. Для лечения кашля нужно выпивать по одной столовой ложке сиропа каждые пару часов.
Отвар профильтровывают, распаренные корни следует тщательно выжать. Для лечения кашля нужно выпивать по одной столовой ложке сиропа каждые пару часов. Полученное средство процедить и вы -пить за один день, разделив на 5 частей.
Полученное средство процедить и вы -пить за один день, разделив на 5 частей. д. Однако вне зависимости от причины, его необходимо лечить.
д. Однако вне зависимости от причины, его необходимо лечить.
 Ребенок испытывает боль при вдохе и выдохе;
Ребенок испытывает боль при вдохе и выдохе; Такая терапия дает более мягкий эффект, помогает убрать воспаление, укрепить иммунитет и повысить сопротивляемость организма к вирусам.
Такая терапия дает более мягкий эффект, помогает убрать воспаление, укрепить иммунитет и повысить сопротивляемость организма к вирусам.