Лечение рака полости рта и гортани: таргетная терапия в отношении раковых клеток, и терапия, направленная на стимуляцию иммунной системы организма
Вопрос обзора
Этот обзор рассматривает доказательства пользы новых видов терапии для лечения рака ротовой полости и рака горла (рака ротоглотки), используемых наряду со стандартным лечением. Одним из них является таргетная терапия («прицел» на раковые клетки непосредственно), в то время как другие виды терапии направлены на стимуляцию собственной иммунной системы организма для более эффективной борьбы с раком. Приводят ли эти методы лечения к различиям в общей выживаемости, выживаемости без рака, в ограничении распространения рака в соответствующей области тела, рецидивах рака, качестве жизни и вредные или нежелательные эффектах?
Актуальность
Рака ротовой полости (рак полости рта и рак горла) являются шестым наиболее распространенным видом рака во всем мире, что составляет, по оценкам, 4% всех случаев рака. Эти виды рака часто встречается у мужчин. Курение, употребление алкоголя и жевание бетеля являются основными факторами риска. Рак горла связан с инфекцией, вызванной вирусом папилломы человека (ВПЧ), который может быть передан через сексуальный контакт. Низкий социально-экономический статус (показатель дохода человека, образования и профессии по отношению к другим людям), связан с более высокой частотой рака ротовой полости и низкой выживаемостью. Выживаемость после диагностики рака рта или глотки остается на низком уровне, при этом около 50% людей могут прожить до пяти лет (частота пятилетней выживаемости).
Эти виды рака часто встречается у мужчин. Курение, употребление алкоголя и жевание бетеля являются основными факторами риска. Рак горла связан с инфекцией, вызванной вирусом папилломы человека (ВПЧ), который может быть передан через сексуальный контакт. Низкий социально-экономический статус (показатель дохода человека, образования и профессии по отношению к другим людям), связан с более высокой частотой рака ротовой полости и низкой выживаемостью. Выживаемость после диагностики рака рта или глотки остается на низком уровне, при этом около 50% людей могут прожить до пяти лет (частота пятилетней выживаемости).
Разрабатываются новые таргетные методы лечения, направленные на клетки, которые дают начало раку ротовой полости. Их преимуществом перед традиционной химиотерапией является то, что вместо того, чтобы влиять на все, и здоровые, и раковые клетки, они влияют только на раковые клетки.
Иммунотерапия (также известная как биологическая терапия, биотерапия или терапия, модифицирующая биологический ответ) может улучшить функционирование иммунной системы так, что она более эффективно уничтожает раковые клетки.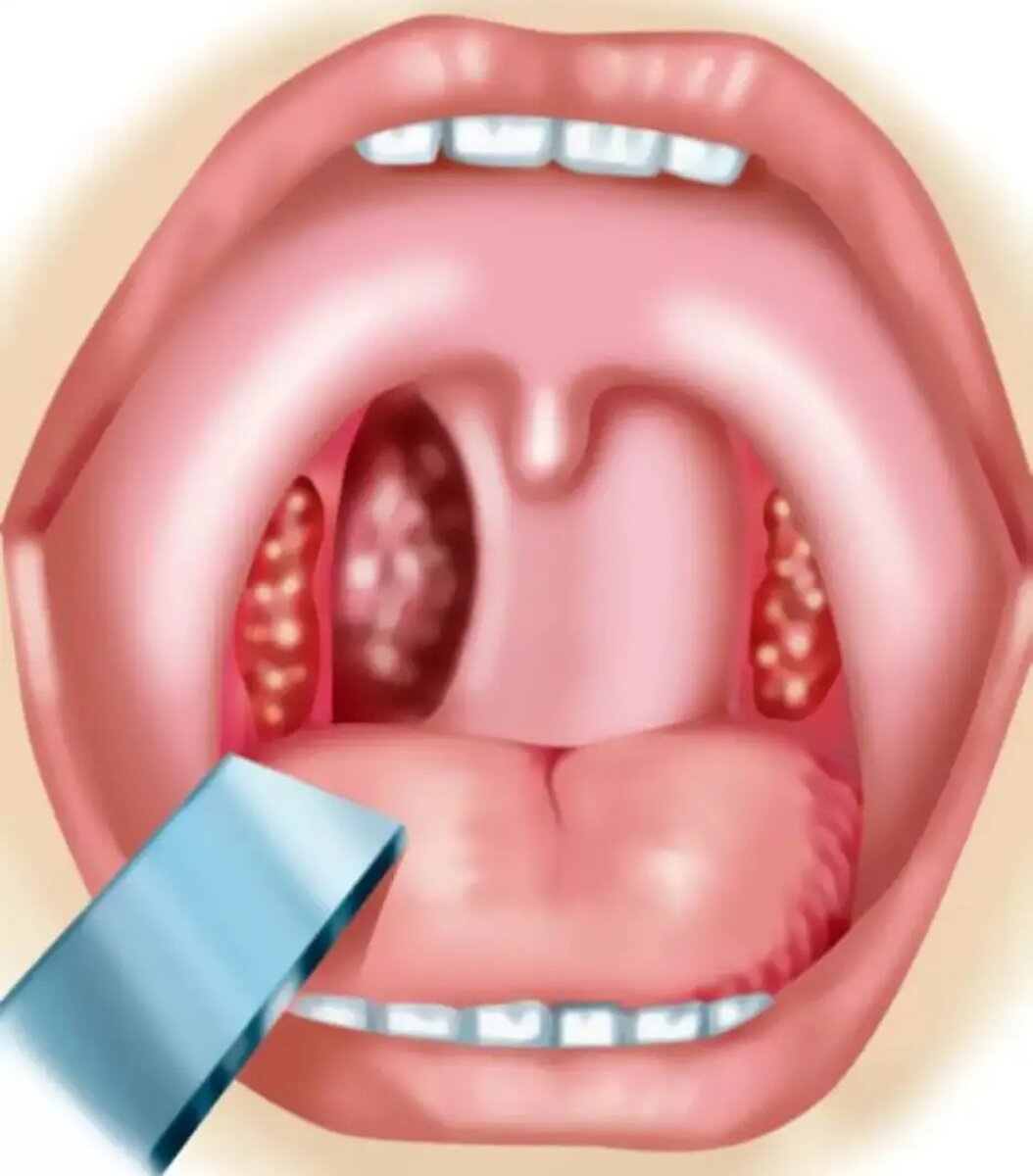 Местная иммунотерапия доставляет лечение непосредственно в опухоль, а системная иммунотерапия направлена на весь организм, и может быть полезна для остановки распространения рака или рецидива первичных опухолей на более поздних стадиях рака.
Местная иммунотерапия доставляет лечение непосредственно в опухоль, а системная иммунотерапия направлена на весь организм, и может быть полезна для остановки распространения рака или рецидива первичных опухолей на более поздних стадиях рака.
Характеристика исследований
Доказательства в этом обзоре, уточнены и актуальны по состоянию на февраль 2015 года . Мы нашли 12 исследований, подходящий для включения с общим числом — 2 488 участников. Двенадцать процентов участников (298) имели опухоли во рту и 59% (1468) имели опухоли в горле. Остальные 29% участников имели опухоли голосовых связок или нижней части гортани и менее 1% имели опухоли и других локализаций. Мы сгруппировали испытания в зависимости от лечения и выделил три основные сравнения: стандартная терапия (EGFR MAB) с терапией моноклональными антителами рецептора эпидермального фактора роста (что и является таргетной терапией) или без нее, стандартная терапия с использованием ингибиторов тирозинкиназы (ИТК) (таргетная терапия) или без нее, и стандартная терапия с использованием иммунотерапии (иммуностимулирующая терапия) или без нее.
Основные результаты
Мы обнаружили, что добавление EGFR mAb (таргетная терапия) к стандартной терапии может увеличить общую выживаемость, выживаемость без рака, ограничение распространения рака в соответствующей области тела и может уменьшить рецидив рака. Однако у некоторых это может привести к увеличению проблем со стороны кожи.
Доказательств не достаточно, чтобы знать, приводит ли добавление ИТК к стандартному лечению к изменению в общей выживаемости, выживаемости без рака, ограничению распространения рака в соответствующей области тела или рецидивов рака.
В одном исследовании предположили, что вариант иммунотерапии, РИЛ-2, в сочетании с хирургическим вмешательством, может увеличить общую выживаемость.
Качество доказательств
В целом, качество имеющихся доказательств варьирует от среднего (для EGFR mAb) до очень низкого (для ИТК и RIL-2), что ограничивает нашу уверенность в надежности наших результатов.
Что необходимо знать о раке гортани
Проблема злокачественных новообразований является одной из самых злободневных и самых серьезных проблем биологии и медицины. Число больных с опухолями различных локализаций и раком гортани, в частности, во всем мире постоянно увеличивается.
Число больных с опухолями различных локализаций и раком гортани, в частности, во всем мире постоянно увеличивается.
Согласно данным Всемирной Организации Здравоохранения в мире ежегодно заболевают раком более семи миллионов человек, из них 5 миллионов умирают. По мнению онкологов главная проблема не в том, что злокачественные новообразования трудно вылечить, а в том что больные поздно обращаются к врачу и рак выявляют в запущенных стадиях. Именно этим объясняется большинство смертей.
Существует еще много превратных взглядов и суждений о том, что рак – заболевание неизученное и неизлечимое. До настоящего времени у ряда людей будет мнение о заразности больных опухолями и т.д.
Об опухолевых заболеваниях известно давно. Еще в письменных памятниках древнего Египта и Индии встречаются упоминания о раковых опухолях. Название «рак» этому заболеванию дал древнегреческий врач Гиппократ.
В обиходном понятии рак – общее название различных по морфологическому строению злокачественных опухолей. Организм человека состоит из различных тканей из которых могут возникать различные по строению опухоли. Поэтому называть все опухоли раком неправильно. Истинные раковые опухоли возникают из кожи или слизистой оболочки.
Организм человека состоит из различных тканей из которых могут возникать различные по строению опухоли. Поэтому называть все опухоли раком неправильно. Истинные раковые опухоли возникают из кожи или слизистой оболочки.
Что же такое опухоль вообще? В настоящее время установлено, что опухолевая клетка – это измененная собственная клетка организма, которая отличается от нормальной меньшей зрелостью, бурным ростом и не подчиняется регулирующему влиянию организма. Опухолевому перерождению могут подвергаться все виды клеток и тканей организма человека. Разрастание таких клеток приводит к образованию опухоли, прорастанию ее в соседние ткани, разрушению органа и к гибели организма. Клетки злокачественной опухоли способны расти в любых участках тела. Отделившиеся от основного массива отдельные опухолевые клетки, кровью и лимфой могут быть занесены в регионарные лимфатические узлы например шеи, а далее в отдаленные органы: легкие, печень, кости и др. органы и там дать новый рост. Это свойство опухолей называется метастазированием.
Учитывая что рак возникает из собственной клетки организма заболевшего, а не из какой-либо привнесенной, будет понятнее и что рак не заразен. Об этом свидетельствует опыт, накопленный медициной за сотни лет и ряд специальных исследований. Врачи, сестры и др. персонал, работающие в онкологических учреждениях, работают без защитных средств, но заболевают раком не чаще чем люди других профессий.
Опухоли делятся на доброкачественные и злокачественные. Доброкачественные опухоли по своему строению мало отличаются от той нормальной ткани из которой они происходят, окружены капсулой, растут медленно (годами и даже десятками лет), сдавливая и оттесняя соседние органы и ткани. В большинстве случаев, до определенного размера, эти новообразования не причиняют человеку вреда.
Для большинства злокачественных опухолей характерен быстрый, не коорди- нируемый рост с прорастанием и разрушением окружающих тканей и метастазированием.
Рак гортани тяжелое заболевание. Среди общего числа больных злокачествен- ными заболеваниями, рак гортани занимает 10-е место, а среди опухолей верхних дыхательных путей – I-е. До недавнего времени, число больных раком гортани, как и большинство опухолей других локализаций, увеличивалось на 8-10% ежегодно. Однако за последние 10 лет число вновь заболевших раком гортани в Беларуси практически не изменилось. Заболевание обычно встречается в возрасте 40-60 лет, причем мужчины, пока что болеют в 15-20 раз чаще, чем женщины. Однако через 10-20 лет ожидается увеличение числа заболеваний раком гортани и легких за счет куривших женщин.
До недавнего времени, число больных раком гортани, как и большинство опухолей других локализаций, увеличивалось на 8-10% ежегодно. Однако за последние 10 лет число вновь заболевших раком гортани в Беларуси практически не изменилось. Заболевание обычно встречается в возрасте 40-60 лет, причем мужчины, пока что болеют в 15-20 раз чаще, чем женщины. Однако через 10-20 лет ожидается увеличение числа заболеваний раком гортани и легких за счет куривших женщин.
ПРИЧИНЫ ВОЗНИКНОВЕНИЯ РАКА
Среди факторов, способствующих возникновению рака большое значение имеют факторы внешней среды, вредные привычки, условия труда, уклад жизни, характер питания и др. Однако во всех развитых странах мира главным и теоретически легко устранимым, канцерогенным фактором возникновения рака ряда локализаций считается курение.
Курение является очень распространенной вредной привычкой человечества. В настоящее время в Беларуси курит 42,3% населения, при этом число курящих постоянно увеличивается, преимущественно за счет молодых женщин. Так, по данным Министерства здравоохранения, в Беларуси среди курящих 56% — женщины и 53% — мужчины, а умирает от болезней связанных с курением 15 тысяч человек в год. Многие исследователи рассматривают проблему курения и употребления алкоголя как самую большую из реальных угроз человечеству.
Так, по данным Министерства здравоохранения, в Беларуси среди курящих 56% — женщины и 53% — мужчины, а умирает от болезней связанных с курением 15 тысяч человек в год. Многие исследователи рассматривают проблему курения и употребления алкоголя как самую большую из реальных угроз человечеству.
Табачный дым представляет собой сложную смесь более 1000 различных веществ. Наиболее известным среди них является никотин – вещество оказывающее сильное воздействие на организм (типа наркотического) и являющееся основной причиной пристрастия к табаку. Однако, являясь сильным ядом, никотин не считается основной причиной возникновения опухолей. Никотин оказывает лишь небольшое успокаивающее или возбуждающее действие, что зависит от дозы никотина и состояния организма курильщика.
В дыме сигарет содержится смола, а так же множество различных токсических и раздражающих веществ, большое количество частичек копоти, радиоактивные вещества. От 20 до 50 компонентов табачного дыма являются канцерогенными, т. е. способствуют возникновению опухолей. С дымом эти канцерогенные вещества попадают в полость рта, глотку, гортань, легкие, со слюной – в желудок и взаимодействуя с тканями, вызывают их перерождение. Дым, достигая легких, осаждается в виде смол, а всасываясь в кровь эти вещества, попадают во все органы.
е. способствуют возникновению опухолей. С дымом эти канцерогенные вещества попадают в полость рта, глотку, гортань, легкие, со слюной – в желудок и взаимодействуя с тканями, вызывают их перерождение. Дым, достигая легких, осаждается в виде смол, а всасываясь в кровь эти вещества, попадают во все органы.
С целью установления влияния курения на возникновение рака в ряде стран были созданы специальные комиссии, члены которых после длительного изучения пришли к выводу, что курящие заболевают раком гортани и легкого в 10 раз чаще, чем не курящие. Установлено, так же, что существует прямая зависимость между продолжительностью курения, количеством выкуренных сигарет и вероятностью возникновения рака гортани и легкого. Так лица, которые в течении 10-20 лет выкуривали до 40 папирос в день, заболевали раком гортани и легких в 40-50 раз чаще, чем лица, которые ежедневно выкуривали не более 10 сигарет. Этими же исследованиями доказано, что общий риск смерти от рака прямо связанный с курением, составляет 45%.
В США каждый год умирают более 130000 человек в результате заболевания раком вследствие курения. Американские исследователи считают так же, что среди взрослых мужчин курение является причиной 90% всех смертей от рака легких, полости рта и гортани, рака глотки, желудка и др. локализаций. В странах ЕС от болезней, связанных с курением, каждую минуту умирает один человек.
В последние десятилетия увеличилось число курящих женщин. В результате количество случаев возникновения опухолей гортани и легких у женщин увеличилось в 2-3 раза. В Америке в 1970г исследователи предсказали, что к 1990 году рак легких у курящих женщин в США увеличится на 20% и данные 1991г подтвердили, что среди этого контингента женщин раковые опухоли увеличились на 19%. Этими же исследованиями показано, что чувствительность женщин к канцерогенам табака в 2 раза выше, чем у мужчин. Кроме отмеченного курение и потребление даже слабоалкогольных напитков женщинами во время беременности, кроме возможности рождения психически не полноценного ребенка повышает склонность ребенка к алкоголизму после 20 лет.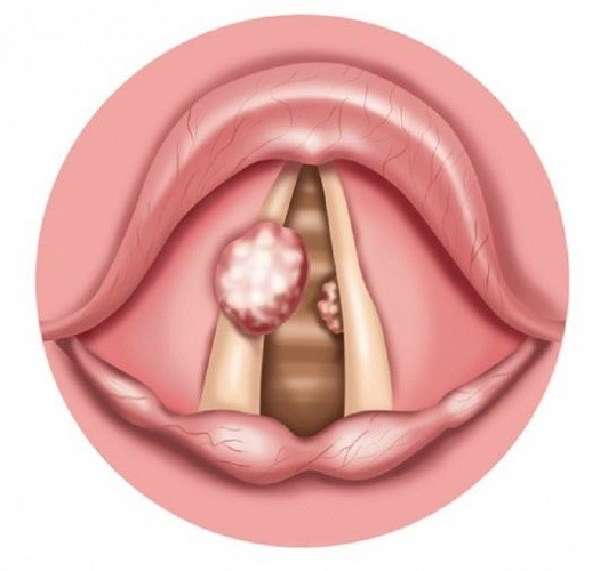
Следует так же знать, что от курильщиков страдают и некурящие лица, находящиеся с курящими в одном помещении, так как они тоже вдыхают табачный дым (это так называемое «пассивное курение») и подвергаются опасности заболеть раком. Согласно данным экспертов США, «пассивное» курение повышает вероятность раковых заболеваний в 10 раз. Риск развития рака органов дыхания у пассивных курильщиков превышает базовый уровень на 70%. Эти же данные свидетельствуют, что в США от «пассивного» курения ежегодно умирает 53 тысячи человек. В результате этих работ является запрет курения в общественных местах во многих странах.
Во Франции от рака ежегодно умирает 150 тысяч человек, при этом 60 тысяч – непосредственные жертвы, «голубого ароматного дыма». По оценкам специалистов к 2020-2025 годам во Франции резко возрастет смертность от рака легких, гортани и других органов в связи с увеличением числа курящих женщин. Данные американских исследователей наблюдавших за 120 тысячами представителей «слабого пола» свидетельствуют, что у заядлых курильщиц вероятность получить опухоль молочной железы на 30% выше, чем у некурящих.
Влияние раздражающего действия табака на вероятность заболеть раком подтверждается также тем фактом, что в ряде азиатских стран (Афганистан, Иран, Индия, Турция и т.д.), где табак не курят, а различные его смеси (бетель, нас и др.) закладывают за губу или щеку, рак гортани наблюдается очень редко, но опухоли возникают в полости рта, в местах закладки смеси, т.е. там где у этих лиц наблюдается раздражение слизистой оболочки.
Однако было бы не верно считать, что табак является единственной причиной рака гортани, глотки и других органов. В немалой степени возникновению рака полости рта, глотки и гортани способствует вторая вредная привычка человечества неумеренное потребление алкоголя. В настоящее время многочисленными эпидемиологическими исследованиями собраны неопровержимые доказательства высокой канцерогенной активности злоупотребления алкоголем, причем не только крепкими, но и слабоалкогольными напитками. Исследованиями доказана четкая зависимость повышения риска заболевания раком от количества и частоты употребления алкоголя. Риск возникновения рака также увеличивается и в случаях раннего начала потребления алкоголя.
Риск возникновения рака также увеличивается и в случаях раннего начала потребления алкоголя.
Весьма существенную роль имеют профессиональные вредности: вдыхание различных газов, физические факторы. Высокую канцерогенную опасность представляют газы и пыль асбесто-цементных и целюлозно-бумажных предприятий, лакокрасочной, анилиновой и алюминиевой промышленности, выхлопные газы автомашин, пары бензина и различных масел, газы при сварочных работах и многие другие. Эти исследования подтверждаются нашими клиническими наблюдениями свидетельствующими о значительном количестве среди больных раком гортани водителей автотранспорта, трактористов, газосварщиков, которые много курят и часто употребляют алкоголь и подвергаются выше перечисленным профессиональным вредностям.
Благодаря человеческой деятельности во вдыхаемом нами воздухе содержится очень много вредных, в том числе и канцерогенных веществ. Вдыхание загрязненного воздуха очень вредно, однако воздух вдыхают все, но рак гортани и легких значительно чаще возникает у курящих. Следует также отметить, что все эпидемиологические исследования белорусских ученых не свидетельствуют о влиянии Чернобыльской аварии на частоту заболеваемости раком гортани.
Следует также отметить, что все эпидемиологические исследования белорусских ученых не свидетельствуют о влиянии Чернобыльской аварии на частоту заболеваемости раком гортани.
Итак, табак один и особенно в комбинации с алкоголем, по данным исследователей всех стран, является наиболее важной причиной рака гортани, полости рта, легких и др. Исследования показали, что уменьшение количества выкуриваемых сигарет, даже интенсивными курильщиками, снижает риск заболевания. Это подтверждается данными английских исследователей показавших, что уже через 2-3 года после прекращения курения, вероятность заболеть раком уменьшается на 10-15%, а через 10 лет – на 70%. Т.о. отказ от курения это самая простая, надежная, дешевая и безопасная профилактика многих воспалительных заболеваний и особенно рака гортани и легких.
ПРЕДРАКОВЫЕ ЗАБОЛЕВАНИЯ ГОРТАНИ И ИХ ПРОФИЛАКТИКА.
Причины перерождения нормальной клетки в опухолевую вообще и гортани в частности пока неизвестны. Однако установлено, что опухоли не возникают внезапно. На современном этапе развития онкологии уже твердо установлено, что злокачественные опухоли не возникают в здоровых тканях, их появлению всегда предшествуют длительно развивающиеся патологические изменения тканей, способствующие развитию опухоли. Эти изменения существуют обычно годами и называются «предопухолевыми». К этим заболеваниям гортани относятся: папилломы, аденомы, лейкокератоз, пахидермии, кисты и хронические воспаления. Не все хронические процессы переходят в опухоль, но все они понижают устойчивость слизистой оболочки гортани и всего организма к заболеванию.
На современном этапе развития онкологии уже твердо установлено, что злокачественные опухоли не возникают в здоровых тканях, их появлению всегда предшествуют длительно развивающиеся патологические изменения тканей, способствующие развитию опухоли. Эти изменения существуют обычно годами и называются «предопухолевыми». К этим заболеваниям гортани относятся: папилломы, аденомы, лейкокератоз, пахидермии, кисты и хронические воспаления. Не все хронические процессы переходят в опухоль, но все они понижают устойчивость слизистой оболочки гортани и всего организма к заболеванию.
Вредно влияет на слизистую оболочку гортани длительное вдыхание пыльного, горячего воздуха, особенно при наличии в нем различных газов, испарений кислот, щелочей, бензина и масел. Поэтому соблюдение правил индивидуальной профилактики при работе с газами, пылью и вредными химическими веществами на заводах, так же имеет важное значение для предупреждения возможности развития злокачественных новообразований.
Опухоль легче предупредить, чем лечить. Однако и здесь существуют трудности, которые объясняются тем, что причины возникновения рака, вообще и гортани в частности, изучены еще не полностью. Поэтому эффективная борьба возможна только с известными факторами. Все факторы, способствующие хроническому воспалению и заболеванию раком, надо стремиться устранить. Необходимо своевременно, систематически и настойчиво лечить хронические заболевания, прекращать курение, обязательно и возможно раньше удалять все доброкачественные новообразования, устранять все профессиональные вредности. Все эти меры дают возможность предупредить заболевание раком. При этом нужно помнить, что опухоли возникают незаметно без особых признаков. Поэтому больные должны внимательно относиться к любым заболеваниям гортани и при появлении охриплости или других ощущений своевременно обращаться к врачу.
Однако и здесь существуют трудности, которые объясняются тем, что причины возникновения рака, вообще и гортани в частности, изучены еще не полностью. Поэтому эффективная борьба возможна только с известными факторами. Все факторы, способствующие хроническому воспалению и заболеванию раком, надо стремиться устранить. Необходимо своевременно, систематически и настойчиво лечить хронические заболевания, прекращать курение, обязательно и возможно раньше удалять все доброкачественные новообразования, устранять все профессиональные вредности. Все эти меры дают возможность предупредить заболевание раком. При этом нужно помнить, что опухоли возникают незаметно без особых признаков. Поэтому больные должны внимательно относиться к любым заболеваниям гортани и при появлении охриплости или других ощущений своевременно обращаться к врачу.
Большую помощь в выявлении предопухолевых заболеваний и новообразований оказывают профилактические осмотры. Учитывая возможность озлокачествления предопухолевых заболеваний в соответствующих кабинетах поликлиник за такими больными должно вестись регулярное наблюдение, чтобы своевременно обнаружить возникновение опухоли. Эти мероприятия позволяют своевременно выявить предопухолевое заболевание, провести необходимое лечение и тем самым предотвратить возможность появления рака. В случае обнаружения опухоли лечение удается провести в более ранней стадии и добиться лучшего результата. Поэтому не уклоняйтесь от профилактических осмотров, своевременно приходите на контрольные осмотры. Помните, товарищи, эти мероприятия нужны не врачу, а Вам.
Эти мероприятия позволяют своевременно выявить предопухолевое заболевание, провести необходимое лечение и тем самым предотвратить возможность появления рака. В случае обнаружения опухоли лечение удается провести в более ранней стадии и добиться лучшего результата. Поэтому не уклоняйтесь от профилактических осмотров, своевременно приходите на контрольные осмотры. Помните, товарищи, эти мероприятия нужны не врачу, а Вам.
РАННИЕ ПРИЗНАКИ РАКА ГОРТАНИ.
Гортань выполняет в нашем организме важные физиологические функции, главными являются голосообразовательная и дыхательная функции. Кроме этого при прохождении через гортань воздух согревается, увлажняется и очищается от пыли. Значительной является и защитная функция гортани, заключающаяся в предотвращении попадания инородных тел в дыхательные пути. Полость гортани делится на три отдела: верхний (вестибулярный), средний и нижний (подсвязочный). Средний отдел состоит только из голосовых складок, расположенных приблизительно посредине гортани.
Признаки опухоли гортани весьма разнообразны и зависят от формы, места роста и степени распространения. Начальный период заболевания сопровождается незначительными симптомами: ощущением першения, щекотания, чувством «постороннего или инородного тела в горле», неудобством при глотании, быстрой утомляемостью при разговоре, т.е. симптомами и жалобами наблюдающимися при ряде не опухолевых заболеваний – субатрофическом фарингите и др. В дальнейшем жалобы зависят от локализации опухоли в пределах гортани. Так при поражении надгортанника, в особенности его края, рано возникают неудобства при глотании, затруднение и боль при проглатывании пищи. Чаще всего опухоли возникают в верхнем отделе гортани и долгое время не вызывают беспокоящих больного ощущений. Лишь когда опухоль достигает значительных размеров появляются ощущения инородного тела в горле, меняется тембр голоса, он становится глухим, сдавленным, периодически появляется охриплость . Эти изменения часто замечают окружающие заболевшего люди, а не сам больной. Охриплость при раках этого отдела гортани появляется, когда опухоль распространяется на голосовые складки. Хрипота вначале непостоянна и неоднородна по тональности. Однако больные редко сразу обращают внимание даже на охриплость, объясняя ее переохлаждением, курением и другими причинами. По мере роста опухоли охриплость усиливается до полной потери голоса. В дальнейшем появляется поперхивание во время еды, затруднение и боль при глотании, затруднение дыхания. Боль часто отдает в ухо. Дальнейший рост опухоли суживает голосовую щель. Поэтому многие больные обращаются с жалобами на появление одышки при ходьбе или физической нагрузке. Нарушение дыхания развивается медленно, постепенно, поэтому организм привыкает к этому и больные длительное время не ощущают недостаток воздуха. У некоторых больных затруднение дыхания появляется после переохлаждения, когда вокруг опухоли возникает воспаление и отек тканей. При больших изъязвленных опухолях у больных появляются обильные выделения слюны иногда с кровью, неприятный запах изо рта, кашель, особенно во время еды.
Охриплость при раках этого отдела гортани появляется, когда опухоль распространяется на голосовые складки. Хрипота вначале непостоянна и неоднородна по тональности. Однако больные редко сразу обращают внимание даже на охриплость, объясняя ее переохлаждением, курением и другими причинами. По мере роста опухоли охриплость усиливается до полной потери голоса. В дальнейшем появляется поперхивание во время еды, затруднение и боль при глотании, затруднение дыхания. Боль часто отдает в ухо. Дальнейший рост опухоли суживает голосовую щель. Поэтому многие больные обращаются с жалобами на появление одышки при ходьбе или физической нагрузке. Нарушение дыхания развивается медленно, постепенно, поэтому организм привыкает к этому и больные длительное время не ощущают недостаток воздуха. У некоторых больных затруднение дыхания появляется после переохлаждения, когда вокруг опухоли возникает воспаление и отек тканей. При больших изъязвленных опухолях у больных появляются обильные выделения слюны иногда с кровью, неприятный запах изо рта, кашель, особенно во время еды.
Выше мы отмечали, что в вестибулярном отделе гортани имеется большое количество лимфатических сосудов. Отдельные опухолевые клетки оторвавшись от основной опухоли могут по лимфатическим сосудам попасть в лимфатические узлы на шее. В узлах опухолевые клетки дают рост новой опухоли, в результате чего на шее появляются плотные, безболезненные, постоянно увеличивающиеся образования (метастазы). Рак вестибулярного отдела рано и часто дает метастазы, иногда даже при небольших опухолях. Поэтому в ряде случаев при опухолях гортани, до появления выраженных симптомов со стороны гортани, на шее появляются безболезненные, плотные образования и больные обращаются за помощью с жалобами на появление опухоли на шее с одной или двух сторон. Очень часто заболевшие объясняют увеличение лимфатических узлов простудой и воспалением и не обращаются за помощью, затягивая заболевание.
Опухоли голосовых связок проявляются значительно раньше, чем новообразования других отделов гортани. Даже небольшое образование величиной с просяное зерно, на голосовой складке приводит к нарушению голоса. Вначале появляется осиплость, а потом стойкая, прогрессирующая охриплость. Растут новообразования голосовой складки относительно медленно и голос постепенно ухудшается. Метастазы при раках голосовых складок появляются очень редко, обычно при прорастании опухоли за пределы этого отдела.
Вначале появляется осиплость, а потом стойкая, прогрессирующая охриплость. Растут новообразования голосовой складки относительно медленно и голос постепенно ухудшается. Метастазы при раках голосовых складок появляются очень редко, обычно при прорастании опухоли за пределы этого отдела.
Опухоли в подсвязочном отделе гортани возникают редко и долгое время не проявляются ни субъективными, ни объективными симптомами. Наиболее частой жалобой при новообразованиях этой локализации является затруднение дыхания или охриплость, если опухоль прорастает в голосовую складку. Однако это свидетельствует о том, что у больного уже имеется большая опухоль закрывающая большую часть просвета трахеи или голосовой щели. Других симптомов при этих опухолях обычно нет. Метастазы при опухолях подсвязочного пространства наблюдаются редко и поздно.
Все описанные выше симптомы характерны для определенного отдела гортани, но возникнув в каком-либо отделе опухоли гортани прорастают в соседние образования гортани или глотку (корень языка, грушевидные синусы, трахею и др. ) при таких распространенных опухолях, не зависимо от места начала роста опухоли, могут наблюдаться боли при глотании, нарушение голосообразования и дыхания. При прорастании опухоли в щитовидный хрящ изменяется конфигурация гортани. Она становится широкой и болезненной при дотрагивании. Распространение рака на глотку вызывает затруднение глотания и боли при этом.
) при таких распространенных опухолях, не зависимо от места начала роста опухоли, могут наблюдаться боли при глотании, нарушение голосообразования и дыхания. При прорастании опухоли в щитовидный хрящ изменяется конфигурация гортани. Она становится широкой и болезненной при дотрагивании. Распространение рака на глотку вызывает затруднение глотания и боли при этом.
Появление некоторых или всех указанных выше симптомов еще не свидетельствует о наличии рака гортани. Затруднение дыхания, боль при глотании, охриплость и увеличение шейных лимфатических узлов может наблюдаться и при ряде воспалительных заболеваний. Для выяснения причины заболевания необходимо возможно раньше обращаться за помощью к врачу по болезням уха, горла и носа, а не к терапевту. Врач ларинголог сумеет быстрее разобраться и при необходимости сможет провести соответствующее лечение. Все это позволит раньше начать лечение, не ожидая выраженных симптомов заболевания.
ДИАГНОСТИКА И ЛЕЧЕНИЕ РАКА ГОРТАНИ.
При подозрении на опухоль гортани или перед началом лечения каждый больной тщательно обследуется. Осматривается шея, полость рта, рото- и гортаноглотка, гортань; производят: рентгенологическое исследование легких и другие исследования. При жалобах на охриплость и малейшем подозрении на опухоль гортани или глотки больному обязательно необходим тщательный осмотр гортани зеркалом или фиброскопом. Нельзя удовлетворяться осмотром полости рта шпателем или «заглядыванием» в рот терапевта. При необходимости производится ряд специальных исследований, в том числе компьютерная томография Каждому больному из подозрительного участка гортани и из опухоли берется маленький кусочек ткани (биопсия) для микроскопического исследования. Некоторые больные боятся биопсии и отказываются от нее и обследования. Практикой и многими наблюдениями доказано, что биопсия не может быть причиной ухудшения и распространения процесса. Без данных морфологического исследования взятого кусочка опухоли, подтвердить наличие или отсутствие злокачественного процесса невозможно. В случае отказа больного от биопсии, лечение не проводится.
Осматривается шея, полость рта, рото- и гортаноглотка, гортань; производят: рентгенологическое исследование легких и другие исследования. При жалобах на охриплость и малейшем подозрении на опухоль гортани или глотки больному обязательно необходим тщательный осмотр гортани зеркалом или фиброскопом. Нельзя удовлетворяться осмотром полости рта шпателем или «заглядыванием» в рот терапевта. При необходимости производится ряд специальных исследований, в том числе компьютерная томография Каждому больному из подозрительного участка гортани и из опухоли берется маленький кусочек ткани (биопсия) для микроскопического исследования. Некоторые больные боятся биопсии и отказываются от нее и обследования. Практикой и многими наблюдениями доказано, что биопсия не может быть причиной ухудшения и распространения процесса. Без данных морфологического исследования взятого кусочка опухоли, подтвердить наличие или отсутствие злокачественного процесса невозможно. В случае отказа больного от биопсии, лечение не проводится.
Лечение больных опухолями гортани представляет ряд сложностей и может быть консервативным и оперативным (хирургическим). Консервативный метод включает различные комбинации химио-, лучевой терапии и другие воздействия, но без хирургического вмешательства. Комбинированный метод включает различные сочетания химио- и лучевой терапии и различные виды операций. Какое лечение будет применено зависит от локализации и распространенности новообразования, наличия или отсутствия метастазов, морфологического строения опухоли и общего состояния больного. В настоящее время уже недостаточно вылечить больного любым методом, оставив его инвалидом, необходимо оставить человека трудоспособным, социально полезным.
Самый старый, чисто хирургический метод лечения рака гортани, в настоящее время применяется очень редко. Современная аппаратура для лучевого лечения (телегамма-аппараты, бетатрон, линейный ускоритель) позволяют применять этот метод как самостоятельный вид лечения. В последнее десятилетие при лечении опухолей все более широкое применение находит химиотерапия. Однако, как самостоятельный метод лечения при раке гортани химиотерапия не применяется. Объясняется это отсутствием достаточно эффективных для этой локализации опухоли препаратов. Сочетание некоторых лекарственных веществ с лучевым или хирургическим вмешательством улучшает результаты лечения. Поэтому в настоящее время лечение рака гортани, в большинстве случаев, начинают с химио- или лучевой терапии или их комбинации. В зависимости от размера опухоли, ее локализации и быстроты обратного развития зависит число курсов химиолечения и доза облучения. При своевременном начале лечения результаты хорошие. При начальных стадиях рака гортани стойкое излечение после химиолучевой терапии достигается в 85-95%. Подобное же лечение распространенных опухолей гортани значительно менее эффективно — 30-40%. Как показывают приведенные данные исход лечения зависит от распространенности процесса. Чем меньше опухоль, тем лучше результаты и наоборот. Существует также определенная зависимость результатов лечения от локализации опухоли.
Однако, как самостоятельный метод лечения при раке гортани химиотерапия не применяется. Объясняется это отсутствием достаточно эффективных для этой локализации опухоли препаратов. Сочетание некоторых лекарственных веществ с лучевым или хирургическим вмешательством улучшает результаты лечения. Поэтому в настоящее время лечение рака гортани, в большинстве случаев, начинают с химио- или лучевой терапии или их комбинации. В зависимости от размера опухоли, ее локализации и быстроты обратного развития зависит число курсов химиолечения и доза облучения. При своевременном начале лечения результаты хорошие. При начальных стадиях рака гортани стойкое излечение после химиолучевой терапии достигается в 85-95%. Подобное же лечение распространенных опухолей гортани значительно менее эффективно — 30-40%. Как показывают приведенные данные исход лечения зависит от распространенности процесса. Чем меньше опухоль, тем лучше результаты и наоборот. Существует также определенная зависимость результатов лечения от локализации опухоли. Лучше всего поддается лучевому лечению рак голосовой складки, хуже – опухоли верхнего отдела и практически не поддаются консервативному воздействию новообразования нижней (подсвязочной) локализации. Результаты лечения во многом зависят так же от общего состояния организма, его биологических особенностей и от психологической настроенности больного. У человека доверяющего врачу, твердо верящего в благоприятный исход, лечение проходит значительно успешнее. И наоборот, недоверие, пессимизм в отношении лечения, психическая расслабленность, а в ряде случаев и прямо паническая настроенность больного, сильно вредят лечению. У первых больных хорошо излечиваются даже огромные опухоли, у вторых – не исчезают небольшие образования.
Лучше всего поддается лучевому лечению рак голосовой складки, хуже – опухоли верхнего отдела и практически не поддаются консервативному воздействию новообразования нижней (подсвязочной) локализации. Результаты лечения во многом зависят так же от общего состояния организма, его биологических особенностей и от психологической настроенности больного. У человека доверяющего врачу, твердо верящего в благоприятный исход, лечение проходит значительно успешнее. И наоборот, недоверие, пессимизм в отношении лечения, психическая расслабленность, а в ряде случаев и прямо паническая настроенность больного, сильно вредят лечению. У первых больных хорошо излечиваются даже огромные опухоли, у вторых – не исчезают небольшие образования.
У некоторых больных уменьшение опухоли происходит очень быстро и после половинной дозы облучения опухоль исчезает, появляется чистый, звучный голос. Почувствовав себя хорошо, ряд больных вместо того, чтобы закрепить успех лечения, отказываются от продолжения лечения. Через несколько месяцев рост опухоли у таких больных возобновляется, но облучать это место уже нельзя. Приходится оперировать, иногда несколько раз, но спасти жизнь больного удается не всегда.
Через несколько месяцев рост опухоли у таких больных возобновляется, но облучать это место уже нельзя. Приходится оперировать, иногда несколько раз, но спасти жизнь больного удается не всегда.
Во время химиотерапии и лучевого лечения за больными ведется систематический контроль, так как эти виды воздействия сопровождаются местной и общей реакцией. Эти изменения чаще возникают у ослабленных, истощенных больных, что обычно наблюдается при больших новообразованиях.
Общая реакция организма проявляется в слабости, ухудшении аппетита, потере вкуса и веса, изредка появляются головные боли и изменения крови.
Местные реакции возникают в зоне облучения, в данном случае в гортани (эпителииты) и на коже шеи. Отмеченные реакции на слизистой оболочке и коже являются «законными» , встречаются у многих больных и не являются следствием невнимания или «ожогов».Кожные реакции в настоящее время встречаются реже. Изменения в гортани наблюдаются чаще и проявляются воспалением и отеком слизистой оболочки гортани, что проявляется усилением охриплости до полной «потери» голоса. Эпителииты практически неизбежны у всех больных, которые лечатся лучевым методом. Время появления реакций и их интенсивность зависят от общего состояния больного, размеров опухоли и биологических особенностей организма заболевшего. Для уменьшения реакции слизистой оболочки гортани проводится ряд лечебных мероприятий ( инъекции, вливания, полоскания, диета и др.).
Эпителииты практически неизбежны у всех больных, которые лечатся лучевым методом. Время появления реакций и их интенсивность зависят от общего состояния больного, размеров опухоли и биологических особенностей организма заболевшего. Для уменьшения реакции слизистой оболочки гортани проводится ряд лечебных мероприятий ( инъекции, вливания, полоскания, диета и др.).
У многих больных, поступающих на лечение с большими опухолями суживающими голосовую щель и затрудняющими дыхание, перед облучением, необходимо произвести трахеотомию. Эта небольшая безопасная операция заключается в том, что в трахею, ниже расположения опухоли, вводится специальная трубка для дыхания. Гортань от операции не страдает. После излечения опухоли канюля удаляется и отверстие в трахею закрывается. У многих больных эта операция абсолютно необходима, так как после первых сеансов облучения в гортани может быстро возникнуть отек тканей. Если опухоль небольшая и голосовая щель широкая такому больному отек обычно не страшен. При большой опухали закрывающей часть голосовой щели (стеноз II-III степени), отек закрывает оставшуюся часть просвета гортани и человек может задохнуться. Поэтому если врачи считают трахеотомию необходимой не следует отказываться от этой небольшой операции, так как она сохраняет жизнь и без нее начинать лечение нельзя. Отек вызывает курение, употребление спиртных напитков, острая пища, простудные заболевания и др.
При большой опухали закрывающей часть голосовой щели (стеноз II-III степени), отек закрывает оставшуюся часть просвета гортани и человек может задохнуться. Поэтому если врачи считают трахеотомию необходимой не следует отказываться от этой небольшой операции, так как она сохраняет жизнь и без нее начинать лечение нельзя. Отек вызывает курение, употребление спиртных напитков, острая пища, простудные заболевания и др.
После лучевого лечения у больных могут наблюдаться осложнения в виде отека гортани и воспаления хрящей гортани. Заболевание сопровождается болями при глотании, повышенной температурой, отеком тканей передней поверхности шеи и слизистой гортани. Обычно это осложнение наблюдается у больных с большими опухолями, прорастающими в хрящ и при нарушениях режима после лечения (употребления алкоголя, курение и др).
После излечения опухоли лучевым методом функция гортани практически не нарушается. Вскоре после окончания лечения восстанавливается звучный голос и больные продолжают прежнюю трудовую деятельность.
В тех случаях, когда лучевое лечение оказалось недостаточно эффективным, производят хирургическое вмешательство. Сочетание лучевого и хирургического лечения называется комбинированным. Как правило операцию приходится делать больным поступающим на лечение с большими опухолями. Предшествовавшее операции лучевое лечение приводит к уменьшению опухоли. Кроме этого, после облучения опухолевые клетки менее жизнеспособны и операция проводится в лучших условиях, чем без облучения. Однако, из всего изложенного не следует, что всех больных надо облучать полной дозой, надеясь на большее уменьшение опухоли. После больших доз облучения послеоперационная рана может заживать хуже. Поэтому, если врачи рекомендуют прекратить облучение после половинной дозы облучения и произвести операцию, не следует отказываться от нее мотивируя улучшением голоса и исчезновением болей.
Операции бывают различные. Если опухоль небольшая, то удаляют только часть гортани (различные виды резекций). После такой операции человек дышит как обычно и у него сохраняется голос. При больших опухолях приходится производить полное удаление гортани. Эта большая операция. После этого вмешательства человек лишается звучного голоса и дышит только через трубку, вставленную в трахею в нижних отделах шеи, но ему сохраняется жизнь. Через 3-4 недели после операции больной приступает к занятиям с врачом логопедом, для выработки звучного голоса. Речь у таких больных развивается за счет воздуха заглатываемого в желудок. После некоторого времени занятий у оперированного вырабатывается звучная речь, позволяющая общаться с окружающими людьми и даже продолжать трудовую деятельность. Кроме отмеченного метода в настоящее время восстановление звучного голоса возможно и путем установки голосового протеза. Во время удаления опухоли или через любой период после операции, возможна установка небольшой «канюли», которая позволяет направить воздух из трахеи в пищевод и после стихания воспалительных явлений, больной начинает звучно разговаривать.
При больших опухолях приходится производить полное удаление гортани. Эта большая операция. После этого вмешательства человек лишается звучного голоса и дышит только через трубку, вставленную в трахею в нижних отделах шеи, но ему сохраняется жизнь. Через 3-4 недели после операции больной приступает к занятиям с врачом логопедом, для выработки звучного голоса. Речь у таких больных развивается за счет воздуха заглатываемого в желудок. После некоторого времени занятий у оперированного вырабатывается звучная речь, позволяющая общаться с окружающими людьми и даже продолжать трудовую деятельность. Кроме отмеченного метода в настоящее время восстановление звучного голоса возможно и путем установки голосового протеза. Во время удаления опухоли или через любой период после операции, возможна установка небольшой «канюли», которая позволяет направить воздух из трахеи в пищевод и после стихания воспалительных явлений, больной начинает звучно разговаривать.
Если у больного была очень большая опухоль, то иногда необходимо удалять не только гортань, но и части окружающих органов (языка, глотки, трахеи и др. ), после таких операций не всегда удается полностью зашить рану. Такие вмешательства обычно приходится делать больным с очень большими опухолями, чаще больным, которые вначале отказывались от операции и согласились на нее только после появления сильных болей. При больших новообразованиях сочетание облучения и хирургического вмешательства дает значительно лучшие результаты, чем каждый метод в отдельности. Излечение при комбинированном лечении больших опухолей достигается в 40-60%. Однако возможности комбинированного лечения тоже ограничены, т.к. опухоль может прорасти в крупные сосуды и другие образования и хирургическое вмешательство становится невозможным, так как удалять можно далеко не все. Это не всегда понимают больные, когда отказываются от своевременно предлагаемой операции, надеясь, что оперировать «никогда не поздно» Опухоль растет незаметно и безболезненно. Боль появляется только когда опухоль прорастает в окружающие ткани и крупные нервы и часто удалить такую опухоль уже невозможно.
), после таких операций не всегда удается полностью зашить рану. Такие вмешательства обычно приходится делать больным с очень большими опухолями, чаще больным, которые вначале отказывались от операции и согласились на нее только после появления сильных болей. При больших новообразованиях сочетание облучения и хирургического вмешательства дает значительно лучшие результаты, чем каждый метод в отдельности. Излечение при комбинированном лечении больших опухолей достигается в 40-60%. Однако возможности комбинированного лечения тоже ограничены, т.к. опухоль может прорасти в крупные сосуды и другие образования и хирургическое вмешательство становится невозможным, так как удалять можно далеко не все. Это не всегда понимают больные, когда отказываются от своевременно предлагаемой операции, надеясь, что оперировать «никогда не поздно» Опухоль растет незаметно и безболезненно. Боль появляется только когда опухоль прорастает в окружающие ткани и крупные нервы и часто удалить такую опухоль уже невозможно.
Выше отмечалось, что опухоли гортани могут давать метастазы в лимфатические узлы шеи. Лечение метастазов рака гортани, как и основного очага может быть консервативным, но чаще приходится оперировать. При лучевом лечении рака гортани, увеличенные лимфатические узлы на шее тоже облучаются. Если после проведенного лечения «узлы» не исчезли или вскоре появились вновь их необходимо удалить хирургическим путем. Операция заключается в удалении лимфатического аппарата и клетчатки боковой поверхности шеи единым блоком вместе с мышцей и веной. Операция большая, но не инвалидизирующая человека. После вмешательства больной продолжает выполнять прежнюю работу. Многие больные обнаружив у себя на шее небольшой безболезненный лимфатический узел не обращаются за помощью и лечатся домашними средствами. Другие не соглашаются на предлагаемую операцию, считая, что «узел» еще небольшой и что оперировать «никогда не поздно». Такая тактика неправильна и очень опасна. Метастазы в лимфатических узлах шеи располагаются рядом с крупной артерией кровоснабжающей головной мозг. Когда «узел» достигнет больших размеров, а иногда и при небольших размерах, он срастается с этим сосудом и удалить такой метастаз уже очень трудно. Оперировать надо пока узел небольшой, тогда операция производится радикально и легко переносится больным. Ожидание, кроме увеличения метастаза и прорастания его в окружающие образования, может привести к появлению новых метастазов на шее или в других органах (легких, печени). В результате операция становится больше, а иногда и невыполнимой.
Когда «узел» достигнет больших размеров, а иногда и при небольших размерах, он срастается с этим сосудом и удалить такой метастаз уже очень трудно. Оперировать надо пока узел небольшой, тогда операция производится радикально и легко переносится больным. Ожидание, кроме увеличения метастаза и прорастания его в окружающие образования, может привести к появлению новых метастазов на шее или в других органах (легких, печени). В результате операция становится больше, а иногда и невыполнимой.
Итак, все изложенное показывает, что рак гортани и его метастазы в шейных лимфатических узлах излечимы. Результаты лечения полностью зависят от величины опухоли. Чем раньше больной обратится за помощью, тем больше гарантий на излечение. Лечение больших опухолей гортани и больших метастазов крайне затруднено. Результаты их лечения неудовлетворительны.
Все больные после проведенного лечения нуждаются в тщательном систематическом наблюдении специалиста в течении 5 лет и более. Это необходимо с целью своевременного обнаружения возобновления роста опухоли, появления возможных осложнений или метастазов. В течении первого года после окончания лечения больной должен осматриваться вначале ежемесячно, потом 1 раз в 2-3 месяца. В последующем пациент должен являться на осмотр 1 раз в 4-6 месяцев. После 5 лет контроль проводится 1 раз в год. При необходимости и чаще.
В течении первого года после окончания лечения больной должен осматриваться вначале ежемесячно, потом 1 раз в 2-3 месяца. В последующем пациент должен являться на осмотр 1 раз в 4-6 месяцев. После 5 лет контроль проводится 1 раз в год. При необходимости и чаще.
СОВЕТЫ.
После проведенного лучевого лечения ткани гортани и шеи изменяются. Поэтому больным в течении 0,5-1 года не рекомендуется переохлаждаться, курить, употреблять любые алкогольные напитки, очень кислую, соленую и острую пищу. Раздражающая пища усиливает сухость и способствует появлению отека слизистой оболочки гортани. Переохлаждение, как правило, приводит к отеку тканей гортани. Выздоровевшие после лучевого лечения в течении некоторого времени должны избегать также чрезмерной нагрузки голосового аппарата (говорить тихо и возможно меньше). Вреден им и очень сухой, горячий, пыльный воздух, особенно при наличии химических веществ.
У всех больных после облучения появляется сильная сухость во рту и глотке. Для уменьшения сухости больным рекомендуются щелочные полоскания листьями шалфея, ромашки, эвкалипта, 1 чайная ложка питьевой соды на стакан теплой воды, закапывания в нос растительных масел по 10-15 капель на ночь.
Для уменьшения сухости больным рекомендуются щелочные полоскания листьями шалфея, ромашки, эвкалипта, 1 чайная ложка питьевой соды на стакан теплой воды, закапывания в нос растительных масел по 10-15 капель на ночь.
После удаления гортани многие больные вынуждены носить трахеотомическую канюлю. Для предотвращения воспаления тканей вокруг трахеостомы и слизистой оболочки трахеи трахеотомическую трубку следует менять через 1-2 дня. Лучше ежедневно. Производят это сами больные.
В связи с отсутствием гортани воздух попадает в трахею сухой и пыльный. Поэтому в летнее время перед трахеотомической трубкой следует носить увлажненную марлевую салфетку. При сухости и наличии корок на стенках трахеи, необходимо закапывать на стенки трахеи щелочные или масляные капли. В случае раздражения кожи вокруг трахеостомы кожу надо смазывать любой мазью (вазелин, цинковая мазь и др.).
Трудоспособность человека после лечения зависит от его специальности, вида и объема лечения. После лучевого лечения большинство больных возвращаются на прежнее место работы.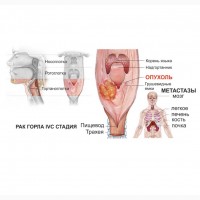 Среди оперированных нами больных многие тоже продолжают работать в совхозах и колхозах, заводах, бригадирами на строительстве, бухгалтерами и инженерами, даже юристами.
Среди оперированных нами больных многие тоже продолжают работать в совхозах и колхозах, заводах, бригадирами на строительстве, бухгалтерами и инженерами, даже юристами.
Все приведенные данные свидетельствуют о том, что рак гортани тяжелое заболевание, но при своевременном лечении, полностью излечим. Не следует только заниматься самолечением и отказываться от предлагаемого лечения.
А.В. Ваккер
Рак горла и гортани — Neolife Tıp Merkezi
Рак горла и гортани
Рак горла и гортани
Рак горла и гортани – это злокачественная опухоль, которая развивается в области гортани, где находится голосовой аппарат. В большинстве случаев рак горла поражает курильщиков.
Таким образом, курение сигарет и трубочного табака, ровно как и злоупотребление алкоголем, считаются важнейшими факторами риска развития рака гортани. Чаще всего данная злокачественная опухоль возникает у мужчин. Рак гортани обычно развивается в возрасте от 50 до 70 лет. При этом пик заболеваемости приходится на 64-66 лет.
При этом пик заболеваемости приходится на 64-66 лет.
Определение «рак гортани» или «рак горла» обычно используется при злокачественной опухоли самой гортани, а также глотки (ротоглотки, носоглотки или гортаноглотки) и начальных отделов пищевода. Чаще остальных диагностируется плоскоклеточный рак гортани.
Симптомы рака гортани (горла)
Симптомы рака гортани часто являются неспецифичными и проявляются как признаки относительно безвредных заболеваний или других злокачественных опухолей. Возникновение нескольких неспецифичных симптомов еще не являются признаком рака горла и часто не позволяет врачам поставить этот диагноз.
Тем не менее, наличие злокачественной опухоли всегда можно выявить при длительном присутствии этих симптомов, появлении новых признаков или постепенном утяжелении уже имеющихся:
- Охриплость: огрубение голоса — первый и ранний признак.
- Дискомфорт в области гортани, ощущение инородного тела или припухлости.
- Истинное новообразование в гортани (признак злокачественной опухоли).

- Боль в горле, усиливающаяся при глотании (частый симптом рака гортани). Боль может распространяться на ухо или область головы.
- Кашель, нередко с гнойной кровянистой мокротой неприятного запаха, иногда даже появление истинной крови.
- Неприятный запах изо рта.
- Затруднение глотания.
- Затруднение при дыхании (стридор гортани), ощущение нехватки воздуха.
- Различия в симптомах и признаках рака гортани у мужчин и женщин отсутствуют.
Первыми признаками рака горла обычно являются такие симптомы как: усиливающаяся охриплость, ощущение дискомфорта (что-то мешает в гортани).
Лекарственная терапия в лечении местнораспространенного рака гортани
Сивкович О.О.
ФГУ Научно-клинический центр оториноларингологии, Москва, Россия
Опубликовано: Журнал «Онкохирургия», 2012, том 4, №4.
Одной из актуальных задач современной онкологии является поиск эффективных методов лечения рака гортани. Это обусловлено не только ростом удельного веса рака данной локализации и его распространенности в структуре опухолей верхних дыхательных путей, но и новыми требованиями, предъявляемыми к методикам хирургического лечения онкологических больных. Лечение рака гортани должно сочетать онкологическую радикальность с возможностью полноценной реабилитации дыхательной, голосовой и разделительной функций органа.
Это обусловлено не только ростом удельного веса рака данной локализации и его распространенности в структуре опухолей верхних дыхательных путей, но и новыми требованиями, предъявляемыми к методикам хирургического лечения онкологических больных. Лечение рака гортани должно сочетать онкологическую радикальность с возможностью полноценной реабилитации дыхательной, голосовой и разделительной функций органа.
У большинства больных после двух курсов неоадьювантной ПХТ отмечали уменьшение размеров первичной опухоли более чем на 50%.
Включение неоадъювантной ПХТ с антагонистом EGFR в план комбинированного лечения больных местнораспространенным раком гортани позволяет добиться выполнения радикальных и в то же время функционально-щадящих операций.
Наилучшие результаты отмечали в группе с выраженной чувствительностью клеток опухоли к химиопрепаратам, где наблюдали резорбцию опухоли и лекарственный патоморфоз 3-4 степени. Это свидетельствует о возможности создания абластичных условий для выполнения органосохраняющих операций при сохранении границ первичной распространенности опухоли, с учетом которых должно выполняться вмешательство.
Ключевые слова: неоадъювантная полихимиотерапия, противоопухолевая терапия, рак гортани, щитовидный хрящ.
Введение
С целью повышения эффективности лечения в настоящее время используется комбинированная терапия с неоадъювантной (предоперационной) полихимиотерапией (ПХТ). ПХТ способствует гибели опухолевых клеток, практически не ухудшая состояния окружающих тканей, и применяется для уменьшения размеров опухоли, улучшения отдаленных результатов, уменьшения частоты рецидивов, регионарных и отдаленных метастазов. Использование неоадъювантной ПХТ позволяет добиться полной клинической регрессии опухоли у 25% больных, снижает частоту рецидивов и метастазов по сравнению с комбинацией ЛТ + операция и увеличивает 5-летнюю выживаемость на 10% [1].
Наиболее активными противоопухолевыми препаратами при лечении плоскоклеточного рака головы и шеи являются 5-фторурацил, препараты платины, блеомицин, метотрексат и другие [2].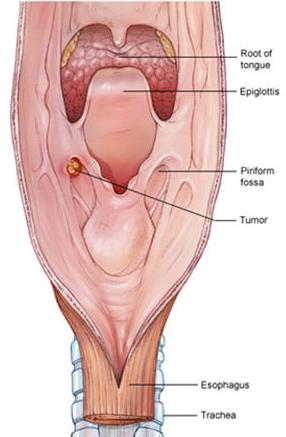
Успехи биохимии, позволившие установить механизмы регуляции деления и гибели клеток, открыли перспективы создания противоопухолевых препаратов, действующих на конкретные молекулярные мишени. Такие препараты получили название таргетных. Конкретными мишенями этих препаратов являются рецепторы факторов роста (EGFR-1, HER-2/neu и др.), белки, осуществляющие проведение митогенных сигналов от рецепторных молекул, контролирующих апоптоз и ангиогенез [6].
Эрбитукс (Merck Serono, Германия) является химерным моноклональным антителом IgG1, которое конкурентно связывает внеклеточный домен EGFR с большей афинностью, чем их эндогенные лиганды. Подавляется передача сигнала от EGFR к ядру клетки, что ведет к угнетению пролиферации, метастазирования, инвазии; у опухоли возрастает чувствительность к повреждающим факторам, усиливается апоптоз [8]. Эрбитукс стимулирует интернализацию и деградацию EGFR, ингибирует выработку факторов неоангиогенеза [11], усиливает антителозависимую клеточную цитотоксичность, способствуя выработке Т-киллеров [10].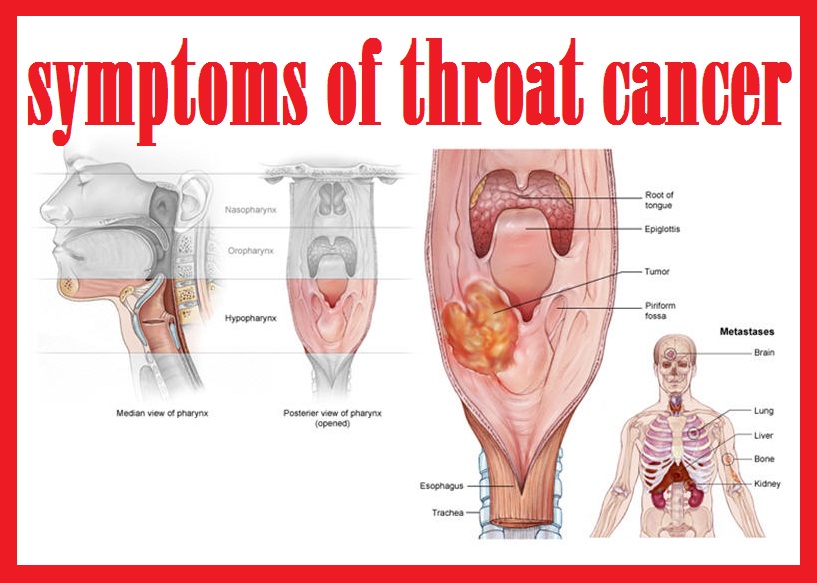
Исследования с эрбитуксом в клеточных линиях и на ксенографных моделях рака показали увеличение ответа опухоли на однократное и фракционированное облучение [4, 7], замедление возобновления роста [8] и улучшение контроля над опухолью [5].
Материалы и методы
Проанализированы результаты лечения 14 больных с местнораспространенным плоскоклеточным раком гортани, которые получали эрбитукс в сочетании с ПХТ в неоадьювантном режиме. У 5 пациентов распространенность опухоли соответствовала Т2, у 9 – Т3. Регионарные метастазы наблюдались у 4 пациентов (N0 – 10, N1 – 4). Отдаленных метастазов не было. Морфологически у 11 пациентов был высокодифференцированный рак, у 3 – умеренно-дифференцированный плоскоклеточный рак.
На первом этапе лечения проводили ПХТ по схеме: цисплатин – 75 мг/м2 – в первый день, 5-фторурацил – 750 мг/м2 – 2, 3 и 4 дни, затем – эрбитукс в нагрузочной дозе 400 мг/м2 однократно и по 250 мг/м2 еженедельно в течение месяца. Всем больным до начала и после завершения первого курса ПХТ проводилось комплексное клиническое обследование, включающее фиброларингоскопию с мультифокальной биопсией, компьютерную спиральную 3D-томографию гортани, определение уровня опухолеассоциированного маркера SCCA (squamous cell carcinoma antigen) в крови. В процессе химиотерапии оценивали индивидуальную переносимость препаратов.
Всем больным до начала и после завершения первого курса ПХТ проводилось комплексное клиническое обследование, включающее фиброларингоскопию с мультифокальной биопсией, компьютерную спиральную 3D-томографию гортани, определение уровня опухолеассоциированного маркера SCCA (squamous cell carcinoma antigen) в крови. В процессе химиотерапии оценивали индивидуальную переносимость препаратов.
Пациентам, у которых отмечалась резорбция опухоли более 50%, выполняли второй курс ПХТ через 3 недели по той же схеме. Если резорбция опухоли была менее 50%, прибегали к хирургическому лечению. Через 14-20 дней после окончания ПХТ выполняли операцию на гортани.
Всем пациентам выполняли органосохраняющее оперативное вмешательство: в зависимости от локализации опухоли использовали различные варианты резекций гортани: фронто-латеральные (3), комбинированные (11). Во время выполнения оперативного вмешательства старались сохранить черпаловидные хрящи. При невозможности их сохранения выполняли одномоментную реконструкцию большим рожком щитовидного хряща с целью объемного замещения дефекта задней стенки гортани и дальнейшей реабилитации разделительной функции гортани.
В нашей клинике предложен способ реконструкции задней стенки гортани. Для этого выполняли фронто-латеральную резекцию гортани с экзартикуляцией пораженного опухолью черпаловидного хряща. Выделяли из окружающих тканей наружную поверхность и верхние отделы ипсилатеральной пластины щитовидного хряща и его верхнего рожка. По направлению снаружи внутрь, чтобы максимально сохранить непрерывность внутренней слизистой выстилки, ножницами отсекали аутотрансплантат, включающий верхние отделы пластины щитовидного хряща с верхним рожком и с сохранением прикрепляющихся к ним мышц на питающей сосудистой ножке. Размеры аутотрансплантата подбирали в зависимости от размеров пострезекционного дефекта тканей. Перемещали аутотрансплантат, ротируя и укладывая его в ложе удаленного черпала так, чтобы слизистая была обращена в просвет гортаноглотки и гортани, а срез трансплантата – на суставную поверхность печатки. Мобилизовали слизистую передней и задней поверхностей печатки перстня. Области трансплантата, лишенные слизистой оболочки, укрывали мобилизованной слизистой. Края слизистой аутотрансплантата сшивали с краями мобилизованной слизистой перстневидного хряща. При перемещении трансплантата слизистая образует складку между его исходным и конечным положением – между задне-верхними отделами щитовидного хряща и областью черпала. Эта складка является дополнительным фактором улучшения разделительной функции, препятствуя попаданию пищи в дыхательные пути. Таким образом восстанавливается задняя стенка и формируется разделительный механизм гортани. Донорскую зону резецированной верхней части пластины щитовидного хряща укрывали претиреоидными мышцами.
Области трансплантата, лишенные слизистой оболочки, укрывали мобилизованной слизистой. Края слизистой аутотрансплантата сшивали с краями мобилизованной слизистой перстневидного хряща. При перемещении трансплантата слизистая образует складку между его исходным и конечным положением – между задне-верхними отделами щитовидного хряща и областью черпала. Эта складка является дополнительным фактором улучшения разделительной функции, препятствуя попаданию пищи в дыхательные пути. Таким образом восстанавливается задняя стенка и формируется разделительный механизм гортани. Донорскую зону резецированной верхней части пластины щитовидного хряща укрывали претиреоидными мышцами.
Гортань ушивали на кулоне-обтураторе для формирования ее полноценного просвета и накладывали швы на кожу. Использование данной методики обеспечивает возможность стабильного и регулируемого объемного замещения удаленного черпаловидного хряща.
Результаты
Оперативное вмешательство после двух курсов ПХТ выполнено 13 пациентам, после одного курса – 1. У большинства больных после двух курсов неоадьювантной ПХТ произошло уменьшение размеров первичной опухоли более чем на 50%. Снижение концентрации SCCA в крови более 50% от исходной отмечено у 13 пациентов.
У большинства больных после двух курсов неоадьювантной ПХТ произошло уменьшение размеров первичной опухоли более чем на 50%. Снижение концентрации SCCA в крови более 50% от исходной отмечено у 13 пациентов.
В ходе ПХТ (цисплатин + 5-фторурацил) тяжелых токсических реакций не было. Отмечали такие явления, как фарингомикоз (1), тошнота и рвота (3), диарея (2). При проведении таргетной терапии эрбитуксом наиболее частым токсическим эффектом была угревая сыпь.
При плановом гистологическом исследовании удаленного во время операции блока тканей с опухолью наблюдали лекарственный патоморфоз разной степени выраженности. Во всех случаях в краях резекции опухоли не выявлено.
При проведении работы мы отдавали себе отчет, что патоморфоз можно изменить при увеличении числа курсов предоперационной ПХТ. Но данное обстоятельство не являлось самоцелью, учитывая сугубо прикладное значение ПХТ в данном исследовании.
Послеоперационный период протекал благоприятно у всех пациентов, заживление раны первичным натяжением наблюдали у 12 больных. У 2 больных заживление проходило вторичным натяжением из-за возникновения слюнных свищей.
У 2 больных заживление проходило вторичным натяжением из-за возникновения слюнных свищей.
При сроках послеоперационного наблюдения от 6 до 24 мес. ни у одного пациента продолженного роста или рецидива опухоли не было. У 2 пациентов появились метастазы в лимфатических узлах шеи, по поводу которых выполнена лимфаденэктомия. Разделительная функция гортани компенсирована у 13, деканюлированы 11 человек.
Выводы
Таким образом, включение неоадъювантной ПХТ с антагонистом EGFR в план комбинированного лечения больных местнораспространенным раком гортани позволяет добиться выполнения радикальных и в то же время функционально-щадящих операций.
Наилучшие результаты отмечали в группе с выраженной чувствительностью клеток опухоли к химиопрепаратам, где наблюдали резорбцию опухоли и лекарственный патоморфоз 3-4 степени. Это свидетельствует о возможности создания абластичных условий для выполнения органосохраняющих операций при сохранении границ первичной распространенности опухоли, с учетом которых должно выполняться вмешательство.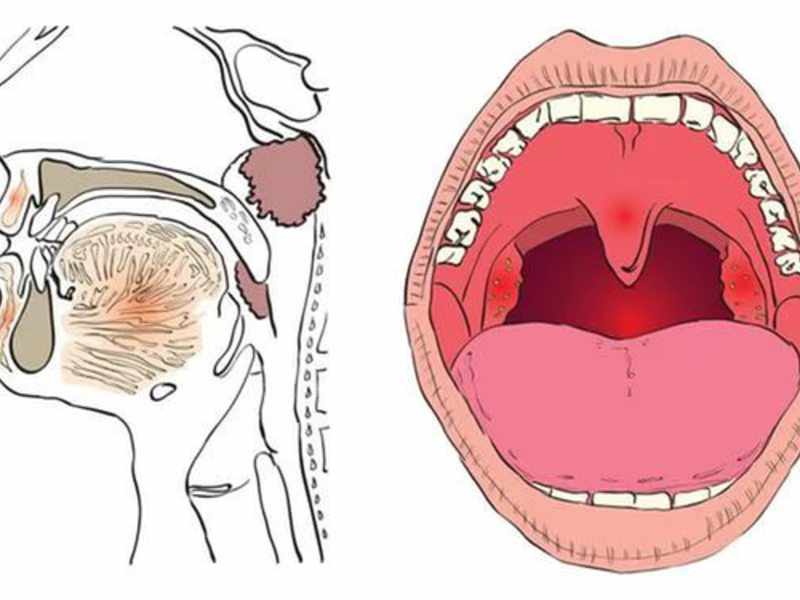
Литература
- Канаев С.В. Принципы и обоснования химиолучевого лечения злокачественных опухолей Практическая онкология. 2008; 1: 1-8.
- Переводчикова Н.И. Руководство по химиотерапии опухолевых заболеваний. М.: Практическая медицина. 2005. 698 с.
- Решетов В.И., Чиссов В.И., Трофимов Е.И. Рак гортаноглотки. М.: Медицина. 2006; 280 с.
- Saleh MN, et al. Combined modality therapy of A431 human epidermoidcancer using anti-EGFr antibody C225 and radiation. Cancer Biother Radiopharm. 1999; 14: 451-463.
- Nasu S, et al. C225 antiepidermal growth factor receptor antibody enhances tumor radiocurability. Int J Radiat Oncol Biol Phys. 2001; 51: 474-477.
- Cohen S, et al. Epidermal growth factor-receptor-protein kinase interactions. Copurification of receptor and epidermal growth factor-enhanced phosphorylation activity. J Biol Chem. 1980; 255: 4834-4842.
- Huang SM, et al. Epidermal growth factor receptor blockade with C225 modulates proliferation, apoptosis, and radiosensitivity in squamous cell carcinomas of the head and neck.
 Cancer Res. 1999; 59: 1935-1940.
Cancer Res. 1999; 59: 1935-1940. - Milas L, et al. Epidermal growth factor receptor and tumor response to radiation: in vivo preclinical studies. Int J Radiat Oncol Biol Phys. 2004; 58: 966-971.
- Schmidt-Ullrich RK, et al. ERBB receptor tyrosine kinases and cellular radiation responses. Oncogene. 2003; 22: 5855-5865.
- Kawaguchi Y, et al. Erbitux induce antibody-dependent cellular cytotoxicity against EGFR-expressing esophageal squamous cell carcinoma. Int J Cancer. 2006; 120: 781-787.
- Hadari YR, Doody JF. The IgG1 monoclonal antibody cetuximab induces degradation of the epidermal growth factor receptor. Presented at the 2004 Gastrointestinal Cancers Symposium. San Francisco. 2004; 22-24.
симптомы и методы лечения – Диагностика новообразований – УРО-ПРО
К онкологическим поражениям горла относятся различные злокачественные новообразования, которые локализуются в зоне глотки и гортани. Эта патология встречается довольно часто среди опухолей недоброкачественного характера. Статистические данные указывают на то, что данное заболевание встречается в 10 раз чаще у мужчин, нежели у женщин. Рак гортани на запущенной стадии может привести к летальному исходу, поэтому так важно своевременно диагностировать болезнь и принять все необходимые меры. Чем раньше вы начнете лечение, тем больше у вас будет шансов на полное выздоровление.
Эта патология встречается довольно часто среди опухолей недоброкачественного характера. Статистические данные указывают на то, что данное заболевание встречается в 10 раз чаще у мужчин, нежели у женщин. Рак гортани на запущенной стадии может привести к летальному исходу, поэтому так важно своевременно диагностировать болезнь и принять все необходимые меры. Чем раньше вы начнете лечение, тем больше у вас будет шансов на полное выздоровление.
Симптоматика
Чаще всего новообразования такого типа наблюдаются у мужчин 40-60 лет.
Рак горла на начальной стадии определить сложно, поскольку симптоматика очень похожа на обыкновенное простудное заболевание. Больной может ощущать:
- боли в горле ноющего характера;
- припухлость в области шеи;
- сложности во время глотания пищи;
- изменение голоса.
Если на начальном этапе игнорировать симптомы рака, то далее он может проявиться в виде:
- резких болей в горле, которые не могут снять даже сильные обезболивающие;
- увеличения лимфатических узлов;
- кашля с кровянистыми выделениями;
- слабости, высокой температуры;
- резкого неприятного запаха изо рта.

При первых симптомах злокачественной опухоли горла следует безотлагательно обратиться к соответствующему специалисту.
Как определить наличие рака гортани?
Методов диагностики рака горла достаточно много. Однако перед более глубокими исследованиями каждый пациент должен пройти визуальный осмотр у специалиста и пальпацию шеи. Важную роль при постановке диагноза играют жалобы больного, по ним можно понять локализацию опухоли и стадию развития. Все это важно для того, чтобы специалист мог спрогнозировать последующее развитие опухоли.
Если пациент ощущает мешающий комок в горле и болезненные ощущения при глотании, то опухоль может находиться в вестибулярной зоне гортани.
Когда эти симптомы дополняет боль в ухе, то можно предположить, что новообразование находится на летеральной стенке горла с одной стороны. Деформация голоса говорит о патологии голосового отдела.
Так, по различным симптомам можно установить точное место поражения.
Следующий информативный метод – это пальпация шеи, которая позволяет:
- оценить конфигурация и объем новообразования;
- определить смещение ее относительно соседних тканей;
- посредством прислушивания к дыханию и голосу пациента не упустить возможные симптомы стеноза и дисфонии. Больному необходима детальная пальпация лимфатических узлов.
Рак гортани может метастазировать на все лимфатические узлы. Чтобы поставить окончательный диагноз, следует провести еще общее медицинские обследование.
Методы диагностики
Ларингоскопия – это исследование проводится лечащим врачом при помощи специального прибора -ларингоскопа, который оснащен маленькой видеокамерой. Применение этого инструмента позволяет полностью осмотреть полость горла и голосовые складки, обнаружить новообразование и изучить его характер.
Сдача анализов – на ранней стадии именно анализ крови пациента может предупредить о наличии патологий в его организме. Пациент сдает кровь на общий анализ, а также на наличие онкологических маркеров. Зачастую о раке может говорить пониженный гемоглобин или слишком высокий уровень лейкоцитов в крови.
Пациент сдает кровь на общий анализ, а также на наличие онкологических маркеров. Зачастую о раке может говорить пониженный гемоглобин или слишком высокий уровень лейкоцитов в крови.
Биопсия – позволяет наиболее точно поставить диагноз. Данная методика позволяет не только выявить наличие онкологического процесса, но и гистологический характер опухоли. Эти данные дают возможность подобрать наиболее эффективное лечение в каждом отдельном случаев.
Визуальные методы – чтобы сформировать более полную картину о размерах новообразования, лимфоузлов, состоянии близлежащих тканей, специалист обычно назначает больному:
- магнитно-резонансную томографию;
- УЗИ;
- рентген;
- КТ.
После прохождения всех необходимых исследований лечащий врач определяет стадию развития опухоли и назначает больному подходящий метод лечения.
Стадии развития заболевания
В зависимости от локализации и объема поражений, выявляют несколько стадий:
0 стадия – выявление рака на данной стадии бывает достаточно редко, поскольку симптоматика практически отсутствует. Если все-таки у пациента определили развитие онкологического процесса на этом этапе, то можно гарантировать полное излечение. Выживание в течение 5-ти лет наблюдается в 100% случаев.
Если все-таки у пациента определили развитие онкологического процесса на этом этапе, то можно гарантировать полное излечение. Выживание в течение 5-ти лет наблюдается в 100% случаев.
1 стадия – новообразование распространяется на слизистую оболочку горла, но не задевает близлежащие ткани. Грамотно назначенное лечение рака 1-й степени позволяет сохранить жизнь пациенту в течение 5 лет в 80% случаев.
2 стадия – рак переходит на какой-либо участок гортани и полностью поражает его. Голосовые связки при этом еще функционируют. Больной проживает как минимум 5 лет в 70% случаев.
3 стадия – новообразование дает метастазы и поражает соседние органы. Больной ощущает проблемы с голосом, который может вообще исчезнуть. Выживаемость в течение 5 лет при данной степени заболевания составляет 60%.
4 стадия – опухоль достигает больших размеров и может перекрывать всю гортань. Болезнь на этой стадии практически не поддается лечению. Облегчить состояние больного могут только обезболивающие средства. Прожить еще 5 лет с данным диагнозом могут лишь 25% больных.
Облегчить состояние больного могут только обезболивающие средства. Прожить еще 5 лет с данным диагнозом могут лишь 25% больных.
лечение, диагностика, симптомы – Киев
Рак горла — так пациенты называют злокачественную опухоль, которая возникает в гортани или одной из ее составляющих — голосовых связках. В медицине данное заболевание имеет название “рак гортани”. Это злокачественная опухоль, которая образуется из эпителиальных клеток гортани.
Лечение рака гортани
Рак гортани может образоваться в любом отделе гортани, от этого зависят методы лечения, которые возможно применить в конкретном случае заболевания. Тактика лечения определяется исходя из стадии заболевания и других факторов, которые определяют общее состояние здоровья пациента.
При опухолях, диагностированных на ранних стадиях, возможно применение самого современного метода щадящего лечения, без хирургического удаления гортани, — дистанционной радиохирургической операции на системе КиберНож. На поздних стадиях болезни применяется комбинированное лечение, которое может включать хирургическую операцию, лучевую терапию и химиотерапию.
На поздних стадиях болезни применяется комбинированное лечение, которое может включать хирургическую операцию, лучевую терапию и химиотерапию.
Последовательность методов лечения может отличаться для разных случаев заболевания, решение о тактике борьбы с заболеванием принимается врачами на междисциплинарном консилиуме.
Хирургическое лечение
В большинстве случаев оперативное лечение рака гортани подразумевает применение малоинвазивных хирургических методик. Это способствует сокращению времени проведения самой операции и ускорению восстановления пациента после операции.
Операции при раке гортани могут включать полное удаление органа с прилегающими лимфатическими узлами или частичное. Объем хирургического вмешательства зависит от распространенности злокачественной опухоли и стадии рака.
Лучевая терапия
Лучевая терапия IMRT рака гортани
Лучевая терапия играет важную роль в комбинированном лечении заболевания.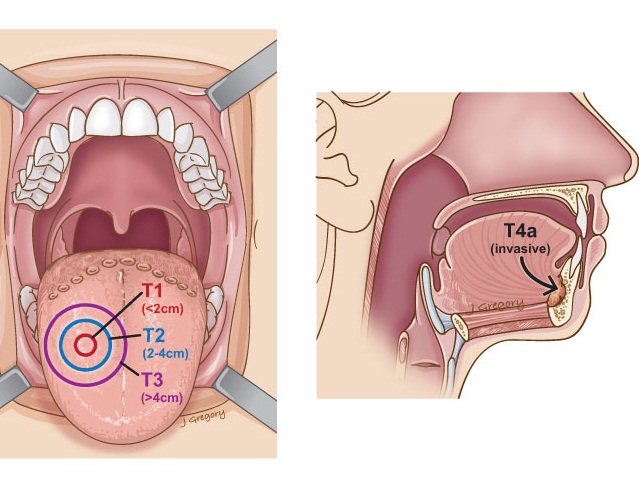 Применяется самый современный метод лучевого лечения опухолей — высокоточная лучевая терапия с модуляцией интенсивности (IMRT).
Применяется самый современный метод лучевого лечения опухолей — высокоточная лучевая терапия с модуляцией интенсивности (IMRT).
Технология IMRT позволяет создавать зоны высокой дозы ионизирующего облучения, в т.ч. сложной пространственной формы, которые в точности соответствуют форме и размеру опухоли. Это позволяет осуществлять доставку высоких доз ионизирующего излучения в объем злокачественной опухоли, что приводит к гибели раковых клеток. При этом окружающие ткани и органы в пределах опухоли остаются полностью защищенными от негативного воздействия облучения.
Лучевая терапия проводится сеансами (фракциями), каждый длительностью не более 20 минут. Лечение амбулаторное (без госпитализации) и не требует специальной подготовки пациента в виде анестезии и обезболивания.
Чем отличается лучевая терапия IMRT от менее точных методов лучевого лечения рака горла?
Технология IMRT позволяет доставлять требуемое количество облучения точно в границы опухоли, независимо от сложности ее формы, а также моделировать формы полей и общей зоны таким образом, чтобы исключить облучение критических структур организма (например, при лечении рака гортани это спинной мозг, слюнные железы, мышцы гортани и другие жизненно важные органы.
Контролируемая пошаговая доставка требуемой лечебной дозы ионизирующего излучения (приводящего к повреждению опухолевых тканей), в указанный объем. По такому принципу лечится не только рак гортани, но и все опухоли, независимо от их размера и размещения в организме пациента.
Точность лечения достигается предварительным моделированием расположения опухоли и здоровых тканей вокруг нее, выполняемых на основе снимков КТ и МРТ. После создания модели, врач-радиолог выделяет контуры здоровых тканей с разной степенью допустимой лучевой нагрузки, и зоны опухолевого поражения. На следующем этапе лучевой терапевт вводит в систему значения минимальной и максимальной дозы радиации, которую требует подвести для каждой группы тканей в процессе лечения.
Как выглядит план лучевой терапии рака гортани (фото)
По заданным целям и ограничениям медицинский физик создает в специальной программе план подачи множества полей излучения сложной формы. Высокая доза радиации, смертельная для клеток опухоли, но не приводящая к безвозвратному поражению здоровых тканей, складывается из зон взаимного пересечения полей. При этом здоровые ткани, расположенные на пути прохождения каждого поля получат еще меньшую дозу.
При этом здоровые ткани, расположенные на пути прохождения каждого поля получат еще меньшую дозу.
Курс лечения рака гортани на высокоточном линейном ускорителе состоит, в среднем, из 20-30 ежедневных сеансов лучевой терапии по 15-20 минут каждый. Во время процедуры, которая проводится амбулаторно, без госпитализации, пациент лежит в удобной позиции, голова его зафиксирована эластичной индивидуальной маской, которая позволяет избежать значительных движений и смещений полей излучения. Ввиду неинвазивности метода лучевого лечения после сеанса пациент может вернуться к привычному графику своего дня.
Химиотерапия
В большинстве случаев лечение рака горла подразумевает применение химиотерапии. При высокой чувствительности раковых клеток к химиотерапевтическим препаратам, химиотерапия вначале комбинированного лечения позволяет уменьшить объем злокачественного новообразования до проведения операции. Химиотерапия также может проводиться параллельно с лучевой терапией и после хирургического и лучевого этапов лечения.
Диагностика
Компьютерная томография
Ввиду глубокого залегания гортани, визуальное исследование возможно только с применением фиброларингоскопии. Поэтому чаще всего при первичном подозрении на развитие опухолевого процесса гортани (например, у семейного врача или ЛОР-специалиста) диагностика заключается в проведении компьютерной (КТ) и магнитно-резонансной томографии (МРТ) горла и ЛОР-органов.
Сочетание этих методов исследований позволяет получить целостную картину состояния как более твердых тканей (например, хрящей гортани), так и более эластичных (голосовых складок и голосовых связок).
Также при диагностике опухоли гортани проводится УЗИ лимфатических узлов, в которые могут распространяться метастазы. Заключительным этапом диагностики, для подтверждения типа опухоли, проводится биопсия (забор образца ткани опухоли, с целью лабораторного анализа).
Симптомы
Симптоматика рака гортани имеет свои особенности для каждого из видов рака гортани. Первые признаки рака зависят от отдела гортани, который поражает опухоль.
Первые признаки рака зависят от отдела гортани, который поражает опухоль.
- Рак вестибулярного отдела гортани
На начальной стадии рак развивается практически бессимптомно, и первое проявление заболевания выражается в легком дискомфорте при глотании, со стороны слизистой оболочки проблемы могут не возникать. Дальнейший рост опухоли приводит к ощущением наличия инородного тела, затем — к все нарастающей болезненности при глотании. Поздние стадии рака (3 стадия и 4) вестибулярного отдела гортани характеризуются распространением болевых ощущений при глотании в уши, из-за чего пациент ограничивает число пищи и теряет вес.
- Рак среднего отдела гортани
Изменение голоса, охриплость характерные признаки для рака среднего отдела гортани. Такие симптомы могут возникать на начальной стадии, при небольшой опухоли. Охриплость развивается при увеличении размеров опухоли до полной потери голоса. Для поздней стадии также характерно затрудненное дыхание.
- Рак подскладочного отдела гортани
При такой локализации опухоль сдавливает голосовую связку или прорастает в нее (рак голосовой связки). Этим объясняется охриплость голоса, не связанная с простудными заболеваниями. Реже отмечается сдавливание или перекрытие просвета гортани, из-за чего у пациента отмечается затрудненный вдох. В дальнейшем опухоли данной локализации могут распространиться на первые кольца трахеи пациента.
Значительная часть больных поступает с поражением двух или трех отделов гортани. В таких случаях симптомы поражения различных отделов наблюдаются одновременно.
Не стоит искать фотографии рака горла в интернете, а при возникновении каких-либо тревожных симптомов заболевания, необходимо незамедлительно обратиться к врачу.
Метастазы рака горла
Метастазы на поздних стадиях заболевания чаще всего встречаются в лимфоузлы шеи. Наиболее агрессивно метастазируют опухоли при раке вестибулярного отдела гортани, который активно вовлечен в лимфатическую систему организма.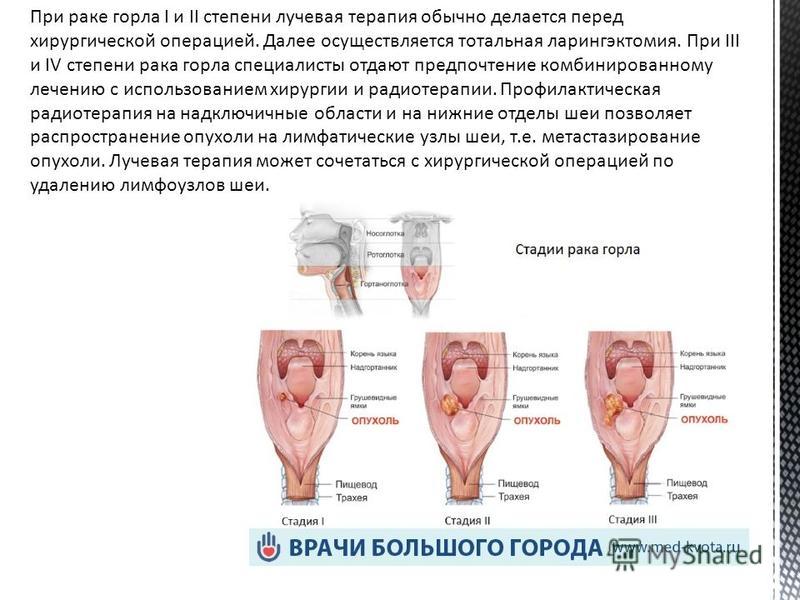 Рак среднего отдела гортани наоборот, практически не метастазирует ввиду низкого количества сосудов лимфатической системы в этом месте. Метастазы рака подскладочного отдела гортани отмечаются в соседствующих предларингеальных и претрахеальных лимфоузлах.
Рак среднего отдела гортани наоборот, практически не метастазирует ввиду низкого количества сосудов лимфатической системы в этом месте. Метастазы рака подскладочного отдела гортани отмечаются в соседствующих предларингеальных и претрахеальных лимфоузлах.
Факторы риска
Риск развития рака гортани высок у курильщиков в возрасте старше 55 лет. Также нужно знать, что одновременный с курением прием алкоголя риск развития заболевания значительно повышает. У мужчин заболевание встречается в четыре раза чаще, чем у женщин (наиболее распространенные онкологические заболевания среди женщин: рак молочной железы и рак шейки матки).
Риск возникновения заболевания также повышен у лиц, которые болели или болеют раком головы и шеи (в частности, рак щитовидной железы), а также у тех, кто по роду своей деятельности связан с производством серной кислоты, никеля, асбеста.
Лечение рака гортани (горла) в Германии ✔️ Стоимость лечения, рейтинг, отзывы
Выезд на лечение в Германию сейчас возможен!
Оформляем срочные медицинские визы для въезда в Германию!
Обращайтесь, мы знаем все про доступные авиарейсы по всему миру!
Рак гортани – злокачественное новообразование соответствующего органа из эпителиальной ткани. Входит в число широко распространенных опухолей, составляя в разных странах от 1,5-3% от всех случаев рака. Патология характеризуется благоприятным прогнозом при выявлении на ранних стадиях. Однако у большинства больных рак гортани выявляется только на 3 или 4 стадии, что снижает показатели выживаемости.
Входит в число широко распространенных опухолей, составляя в разных странах от 1,5-3% от всех случаев рака. Патология характеризуется благоприятным прогнозом при выявлении на ранних стадиях. Однако у большинства больных рак гортани выявляется только на 3 или 4 стадии, что снижает показатели выживаемости.
Диагностика рака гортани
Диагностика рака гортани проходит в два этапа. На первом нужно обнаружить опухолевидное образование. На втором – установить гистологический тип опухоли.
Обнаружить новообразование помогает:
- УЗИ
- Непрямая гипофаринго- и ларингоскопия
Далее проводится фиброларингоскопия и выполняется биопсия опухоли при помощи иглы. Биоптат отправляется на гистологию. Так можно узнать вид новообразования.
Диагноз рак гортани ставят только после гистологического исследования. Чувствительность и специфичность такой диагностики высокая, и в хороших клиниках Европы достигает 100%.
Чтобы оценить распространенность онкологического процесса и спланировать лечебную тактику, врачи используют:
- КТ
- МРТ
- Рентген грудной клетки
- Бронхоскопию
- Эзофагоскопию
В клиниках Германии и других развитых стран используется позитронно-эмиссионная томография. В организм вводят радиоактивный сахар (фтордезоксиглюкозу). Клетки опухоли накапливают его и подсвечиваются. Таким способом можно обнаружить не только рак гортани, но и его метастазы.
В организм вводят радиоактивный сахар (фтордезоксиглюкозу). Клетки опухоли накапливают его и подсвечиваются. Таким способом можно обнаружить не только рак гортани, но и его метастазы.
Рекомендуемые клиники для диагностики рака гортани в Германии:
Университетская клиника Мюнхенского университета им. Людвига-Максимилиана
2183
ПодробнееКатолическая клиника Кобленц-Монтабаур
2004
Подробнее Показать все программы диагностики
Лечение рака гортани
Основные методы лечения – это хирургия и лучевая терапия. Обязательной является проведение операции при 3 и 4 стадиях рака (в случае, если опухоль операбельна и отсутствуют противопоказания). На 1 и 2 стадии иногда достаточно одного только облучения. При этом 85-95% пациентов излечиваются полностью, сохранив орган и его функцию.
Еще один вариант лечения – лазерное удаление. Оно эффективно на нулевой и первой стадиях. Проводится эндоскопически (без разрезов на коже).После лучевой или лазерной терапии возможен рецидив опухоли. В таком случае рак гортани лечится хирургическим путем.
При 3 стадии заболевания, а также в некоторых случаях на более ранних стадиях одной только лучевой терапии может оказаться недостаточно. В этом случае выполняется резекция опухоли и части гортани. Некоторые ситуации требуют полного удаления органа, а также участка гортани или других соседних структур.
Целесообразность и объем хирургического вмешательства определяет врач онколог, исходя из конкретной клинической ситуации, оценивая все риски и преимущества.
Химиотерапия является дополнительным методом лечения. Она используется:
- В дополнение к лучевой терапии для увеличения её эффективности
- После операции для снижения риска рецидива
- При неоперабельном раке гортани, чтобы улучшить качество жизни пациента
При неэффективности химиотерапии лечение может быть дополнено иммунотерапией.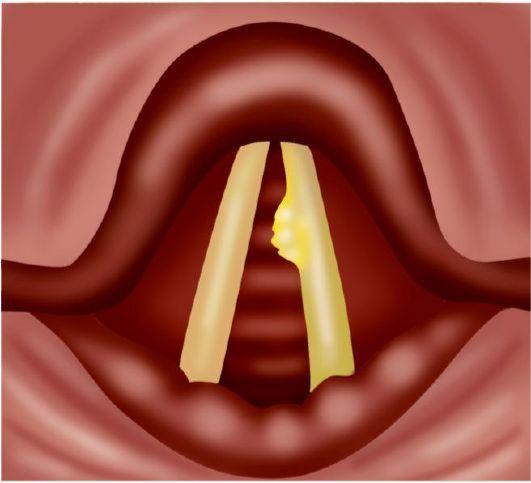 В клиниках Европы применяются лекарственные средства, которые позволяют иммунитету человека более интенсивно атаковать опухоль.
В клиниках Европы применяются лекарственные средства, которые позволяют иммунитету человека более интенсивно атаковать опухоль.
Инновационное лечение рака гортани
Постоянно разрабатываются новые способы лечения рака гортани. Совершенствуются хирургические методы. Появляются новые способы лучевой и медикаментозной терапии.
- Трансоральная роботизированная хирургия. Операцию выполняет робот, которым хирург управляет при помощи пульта. Это позволяет повысить эффективность операции, увеличивает точность разрезов, снижает интраоперационную летальность, уменьшает риск осложнений. Роботизированная операция также ускоряет период реабилитации.
- Протонная лучевая терапия. Доступна в лучших клиниках Германии, Швейцарии и других экономически развитых стран. Немецкие врачи имеют возможность использовать для уничтожения опухоли не рентгеновские лучи, а протонные пучки. Преимущества такого лечения: более высокая точность, меньшее повреждение окружающих тканей.
 Недостаток: низкая доступность, так как требуется дорогостоящее оборудование.
Недостаток: низкая доступность, так как требуется дорогостоящее оборудование. - Ингибиторы EGFR. Плоскоклеточный рак гортани содержит на поверхности клеток аномально большое количество рецепторов эпидермального фактора роста. Разработаны препараты, реагирующие на такие клетки. Для лечения рака гортани в клиниках Европы применяется препарат «Эрбитукс».
- Ингибиторы ангиогенеза. Опухоль, которая растет, требует большого количества питательных веществ и кислорода. Поэтому возле нее образуется множество кровеносных сосудов. Опухоль выделяет химические вещества, заставляющие организм отращивать все новые артерии для её трофики. Разработаны препараты, которые блокируют эти вещества и не дают расти новым сосудам, питающим новообразование. Для рака гортани используются два препарата – «Авастин» и «Сутент».
- Фотодинамическая терапия. Исследуется для лечения рака гортани на ранней стадии. В организм вводится вещество, которое накапливается в раковых клетках и делает их чувствительными к свету определенной длины волны.
 Затем его используют для уничтожения опухоли. При успешном завершении клинических испытаний фотодинамическая терапия будет использоваться в клиниках Европы для лечения рака гортани.
Затем его используют для уничтожения опухоли. При успешном завершении клинических испытаний фотодинамическая терапия будет использоваться в клиниках Европы для лечения рака гортани.
Рекомендуемые клиники для лечения рака гортани в Германии:
Университетская клиника Мюнхенского университета им. Людвига-Максимилиана
Лечение рака гортани методом лазерной резекции19781
Лечение рака гортани методом расширенной резекции с наложением трахеостомы23592
Лечение рака гортани методом лучевой терапии29987
Католическая клиника Кобленц-Монтабаур
Лечение рака гортани методом лазерной резекции17620
Лечение рака гортани методом расширенной резекции с наложением трахеостомы21132
Показать все программы лечения
Реабилитация при раке гортани
После лечения тяжелых онкологических заболеваний большинству больных требуется реабилитация. Она подразумевает:
Она подразумевает:
- Профилактику осложнений, которые могут возникнуть в результате лечения. Это может быть пневмония, лимфостаз, тромбоэмболические или инфекционные осложнения.
- Восстановление здоровья человека. Проводится устранение последствий хирургических операций и химиотерапии. С помощью различных лечебных и реабилитационных мероприятий проводится восстановление функции внутренних органов.
- Восстановление трудоспособности. Человек должен не просто сохранять жизнеспособность. Он должен иметь физические и интеллектуальные возможности, достаточные для занятия трудом.
- Психологическая поддержка. В первую очередь требуется пациентам, трудоспособность которых пострадала в результате болезни. Немаловажное значение имеет и ухудшение внешнего вида.
- Восстановление внешности. В Германии при необходимости можно с помощью хирургических и других методов восстановить дефекты внешности, вызванные онкологическим заболеванием.
 Например, провести реконструкцию молочной железы.
Например, провести реконструкцию молочной железы.
В немецких клиниках реабилитация проводится комплексно. Здесь пациентам обеспечивается качественный уход. Наблюдение врачей и проведение консервативного лечения позволяет избежать осложнений, возникающих после лечения онкологических заболеваний. В Германии активно используется психотерапия, физиотерапевтические процедуры и лечебная физкультура.
В реабилитационном процессе принимают участие специалисты разного профиля. Это массажисты, логопеды, специалисты по лечебной физкультуре, физиотерапевты. Проводится социально-трудовая реабилитация. При необходимости человека обучают, как правильно питаться, ухаживать за послеоперационным шрамом и т.д.
В Германии реабилитация проходит с максимальным уровнем комфорта для пациента. Результаты человек ощущает довольно быстро, что улучшает его мотивацию и способствует дальнейшему восстановлению.
Рекомендуемые клиники для прохождения онкологической реабилитации в Германии:
Показать все программы реабилитации
Автор: Доктор Надежда Иванисова
Что входит в стоимость услуг
Стоимость лечения данного заболевания в Университетских клиниках Германии Вы можете узнать здесь. Оставьте заявку, и мы предоставим бесплатную консультацию врача и займемся организацией всего процесса лечения.
Оставьте заявку, и мы предоставим бесплатную консультацию врача и займемся организацией всего процесса лечения.
Сюда входит:
- Оформление приглашения на лечение для быстрого получения медицинской визы
- Запись на прием в удобное для Вас время
- Предварительная организация комплексного обследования и обсуждения плана лечения
- Предоставление трансфера из аэропота в клинику и обратно в аэропорт
- Предоставление услуг переводчика и личного медицинского координатора
- При необходимости – помощь в организации дальнейшего хирургического лечения
- Предоставление медицинской страховки от осложнений лечения с суммой покрытия 200 000 евро
- Подготовка и перевод медицинских выписок и рекомендаций из клиники
- Помощь в последующем общении с Вашим лечащим врачом, включая консультации по повторным рентгеновским снимкам через уникальную систему медицинского документооборота E-doc
Рак горла — Диагностика и лечение
Диагноз
Для диагностики рака горла врач может порекомендовать:
Используя прицел, чтобы получше рассмотреть ваше горло.
 Ваш врач может использовать специальный осциллограф с подсветкой (эндоскоп), чтобы внимательно осмотреть ваше горло во время процедуры, называемой эндоскопией. Камера на конце эндоскопа передает изображения на видеоэкран, который ваш врач следит за признаками аномалий в вашем горле.
Ваш врач может использовать специальный осциллограф с подсветкой (эндоскоп), чтобы внимательно осмотреть ваше горло во время процедуры, называемой эндоскопией. Камера на конце эндоскопа передает изображения на видеоэкран, который ваш врач следит за признаками аномалий в вашем горле.В голосовой ящик можно вставить другой вид эндоскопа (ларингоскоп). В нем используется увеличительная линза, чтобы врач мог осмотреть ваши голосовые связки. Эта процедура называется ларингоскопией.
Удаление образца ткани для исследования. Если во время эндоскопии или ларингоскопии обнаружены отклонения от нормы, ваш врач может пропустить хирургические инструменты через эндоскоп для взятия образца ткани (биопсия). Образец отправляется в лабораторию для тестирования.
В лаборатории специально обученные врачи (патологи) будут искать признаки рака. Образец ткани также может быть протестирован на HPV , поскольку присутствие этого вируса влияет на варианты лечения определенных типов рака горла.

- Визуальные тесты. Визуальные тесты, включая компьютерную томографию (КТ), магнитно-резонансную томографию (МРТ) и позитронно-эмиссионную томографию (ПЭТ), могут помочь вашему врачу определить степень вашего рака за пределами поверхности вашего горла или голосового аппарата.
Стадия
После постановки диагноза рака горла следующим шагом является определение степени (стадии) рака. Знание стадии помогает определить варианты лечения.
Стадия рака горла обозначается римскими цифрами от I до IV. Каждый подтип рака горла имеет свои критерии для каждой стадии. Как правило, рак горла I стадии указывает на меньшую опухоль, ограниченную одной областью горла. Более поздние стадии указывают на более позднюю стадию рака, причем стадия IV является наиболее продвинутой.
Дополнительная информация
Показать дополнительную информациюЛечение
Варианты лечения зависят от многих факторов, таких как местоположение и стадия рака горла, тип вовлеченных клеток, наличие в них признаков инфекции HPV , ваше общее состояние здоровья и ваши личные предпочтения. Обсудите преимущества и риски каждого из вариантов со своим врачом. Вместе вы сможете определить, какое лечение будет наиболее подходящим для вас.
Обсудите преимущества и риски каждого из вариантов со своим врачом. Вместе вы сможете определить, какое лечение будет наиболее подходящим для вас.
Лучевая терапия
Лучевая терапия использует пучки высокой энергии от таких источников, как рентгеновские лучи и протоны, для доставки излучения к раковым клеткам, вызывая их гибель.
Лучевая терапия может проводиться с помощью большого аппарата вне вашего тела (внешнее лучевое излучение), или лучевая терапия может исходить от небольших радиоактивных семян и проводов, которые можно поместить внутрь вашего тела, рядом с вашим раком (брахитерапия).
При небольшом раке горла или раке горла, который не распространился на лимфатические узлы, лучевая терапия может быть единственным необходимым лечением.При более поздних стадиях рака горла лучевая терапия может сочетаться с химиотерапией или хирургическим вмешательством. При очень запущенных формах рака горла лучевая терапия может использоваться для уменьшения признаков и симптомов и повышения комфорта.
Хирургия
Типы хирургических процедур, которые вы можете рассмотреть для лечения рака горла, зависят от места и стадии вашего рака. Возможные варианты:
- Операция по поводу небольшого рака горла или рака горла, не распространившегося на лимфатические узлы. Рак горла, ограниченный поверхностью горла или голосовыми связками, можно лечить хирургическим путем с помощью эндоскопии. Ваш врач может вставить полый эндоскоп в ваше горло или голосовой аппарат, а затем пропустить через прицел специальные хирургические инструменты или лазер. Используя эти инструменты, ваш врач может соскрести, вырезать или, в случае лазера, испарить очень поверхностные раковые образования.
Операция по удалению всего или части голосового аппарата (ларингэктомия). При опухолях меньшего размера ваш врач может удалить ту часть голосового аппарата, которая поражена раком, оставив как можно большую часть голосового аппарата.
 Ваш врач может сохранить вашу способность говорить и нормально дышать.
Ваш врач может сохранить вашу способность говорить и нормально дышать.При более крупных опухолях может потребоваться удаление всего голосового аппарата. Затем трахею прикрепляют к отверстию (стоме) в горле, чтобы вы могли дышать (трахеотомия). Если вся гортань удалена полностью, у вас есть несколько вариантов восстановления речи. Вы можете работать с логопедом, чтобы научиться говорить без голосового аппарата.
Операция по удалению части глотки (фарингэктомия). Более мелкие формы рака горла могут потребовать удаления только небольших частей горла во время операции. Удаленные части могут быть восстановлены, чтобы вы могли нормально глотать пищу.
Операция по удалению большей части горла обычно включает также удаление голосового аппарата. Ваш врач может реконструировать ваше горло, чтобы вы могли глотать пищу.
- Операция по удалению злокачественных лимфатических узлов (рассечение шеи).
 Если рак горла распространился глубоко в вашу шею, ваш врач может порекомендовать операцию по удалению некоторых или всех лимфатических узлов, чтобы проверить, содержат ли они раковые клетки.
Если рак горла распространился глубоко в вашу шею, ваш врач может порекомендовать операцию по удалению некоторых или всех лимфатических узлов, чтобы проверить, содержат ли они раковые клетки.
Операция сопряжена с риском кровотечения и инфицирования. Другие возможные осложнения, такие как трудности с речью или глотанием, будут зависеть от конкретной процедуры, которую вы проходите.
Химиотерапия
В химиотерапии используются лекарства для уничтожения раковых клеток.
Химиотерапия часто используется вместе с лучевой терапией при лечении рака горла. Некоторые химиотерапевтические препараты делают раковые клетки более чувствительными к лучевой терапии. Но сочетание химиотерапии и лучевой терапии увеличивает побочные эффекты обоих методов лечения.
Обсудите со своим врачом побочные эффекты, которые вы, вероятно, испытаете, и предложат ли комбинированное лечение преимущества, перевешивающие эти эффекты.
Таргетная лекарственная терапия
Таргетные лекарства лечат рак горла, используя определенные дефекты в раковых клетках, которые подпитывают их рост.
Например, лекарство цетуксимаб (Эрбитукс) является одним из средств таргетной терапии, одобренным для лечения рака горла в определенных ситуациях.Цетуксимаб останавливает действие белка, который содержится во многих типах здоровых клеток, но более распространен в некоторых типах раковых клеток горла.
Доступны и другие препараты таргетного действия, и их количество находится в стадии клинических испытаний. Таргетные препараты можно использовать отдельно или в сочетании с химиотерапией или лучевой терапией.
Иммунотерапия
Иммунотерапия использует вашу иммунную систему для борьбы с раком. Иммунная система вашего организма, борющаяся с болезнями, может не атаковать ваш рак, потому что раковые клетки производят белки, которые помогают им прятаться от клеток иммунной системы. Иммунотерапия вмешивается в этот процесс.
Иммунотерапия вмешивается в этот процесс.
Лечение иммунотерапией обычно предназначено для людей с запущенным раком горла, не поддающимся стандартному лечению.
Реабилитация после лечения
Лечение рака горла часто вызывает осложнения, которые могут потребовать работы со специалистами, чтобы восстановить способность глотать, есть твердую пищу и говорить. Во время и после лечения рака горла ваш врач может попросить вас обратиться за помощью по телефону
- Уход за хирургическим отверстием в горле (стомой), если у вас была трахеотомия
- Проблемы с питанием
- Проблемы с глотанием
- Скованность и боль в шее
- Проблемы с речью
Ваш врач может обсудить с вами возможные побочные эффекты и осложнения вашего лечения.
Поддерживающая (паллиативная) помощь
Паллиативная помощь — это специализированная медицинская помощь, направленная на облегчение боли и других симптомов серьезного заболевания. Специалисты по паллиативной помощи работают с вами, вашей семьей и другими врачами, чтобы обеспечить дополнительный уровень поддержки, дополняющий ваш текущий уход. Паллиативная помощь может использоваться при прохождении других агрессивных методов лечения, таких как хирургия, химиотерапия или лучевая терапия.
Специалисты по паллиативной помощи работают с вами, вашей семьей и другими врачами, чтобы обеспечить дополнительный уровень поддержки, дополняющий ваш текущий уход. Паллиативная помощь может использоваться при прохождении других агрессивных методов лечения, таких как хирургия, химиотерапия или лучевая терапия.
Когда паллиативная помощь используется вместе со всеми другими подходящими видами лечения, больные раком могут чувствовать себя лучше и жить дольше.
Паллиативная помощь предоставляется командой врачей, медсестер и других специально обученных специалистов. Команды паллиативной помощи стремятся улучшить качество жизни больных раком и их семей. Эта форма ухода предлагается наряду с лечебными или другими видами лечения, которые вы можете получать.
Дополнительная информация
Показать дополнительную информациюКлинические испытания
Изучите исследования клиники Мэйо, в которых тестируются новые методы лечения, вмешательства и тесты как средства предотвращения, обнаружения, лечения или контроля этого состояния.
Образ жизни и домашние средства
Бросить курить
Рак горла тесно связан с курением. Не все больные раком горла курит. Но если вы курите, сейчас самое время бросить курить, потому что:
- Курение снижает эффективность лечения
- Курение затрудняет восстановление организма после операции
- Курение увеличивает риск заболеть новым раком в будущем
Бросить курить может быть очень сложно.И это намного сложнее, когда вы пытаетесь справиться со стрессовой ситуацией, например, с диагнозом рака. Ваш врач может обсудить все ваши варианты, включая лекарства, никотиновые продукты и консультации.
Бросьте пить алкоголь
Алкоголь, особенно в сочетании с курением или жеванием табака, значительно увеличивает риск рака горла. Если вы употребляете алкоголь, остановитесь сейчас. Это может помочь снизить риск повторного рака. Отказ от алкоголя также может помочь вам лучше переносить лечение рака горла.
Отказ от алкоголя также может помочь вам лучше переносить лечение рака горла.
Альтернативная медицина
Никакие альтернативные методы лечения рака горла не доказали свою эффективность. Однако некоторые дополнительные и альтернативные методы лечения могут помочь вам справиться с диагнозом и с побочными эффектами лечения рака горла. Поговорите со своим врачом о возможных вариантах.
Альтернативные методы лечения, которые могут оказаться полезными, включают:
- Иглоукалывание
- Лечебный массаж
- Медитация
- Техники релаксации
Помощь и поддержка
Диагноз рака может быть тяжелым.Рак горла поражает часть вашего тела, которая имеет жизненно важное значение для повседневной деятельности, такой как дыхание, еда и разговор. Помимо беспокойства о том, как это может повлиять на эти основные виды деятельности, вы также можете беспокоиться о своем лечении и шансах на выживание.
Хотя вам может казаться, что ваша жизнь — ваше выживание — не в ваших руках, вы можете предпринять шаги, чтобы почувствовать себя лучше и справиться с диагнозом рака горла. Чтобы справиться, попробуйте:
- Узнайте достаточно о раке горла, чтобы принимать решения о лечении. Напишите список вопросов, которые следует задать врачу на следующем приеме. Спросите своего врача о дополнительных источниках информации о вашем раке. Более подробная информация о вашем конкретном состоянии может помочь вам чувствовать себя более комфортно при принятии решения о лечении.
- Найдите кого-нибудь, с кем можно поговорить. Ищите источники поддержки, которые помогут вам справиться с эмоциями, которые вы испытываете. У вас может быть близкий друг или член семьи, который умеет хорошо слушать. Другой вариант — члены духовенства и советники.Подумайте о том, чтобы присоединиться к группе поддержки для людей, больных раком. Обратитесь в местное отделение Американского онкологического общества (ACS) или в службу поддержки людей с раком полости рта, головы и шеи. Сеть выживших после рака ACS предлагает интерактивные доски объявлений и чаты, которые вы можете использовать для связи с другими людьми с раком горла.
- Позаботьтесь о себе во время лечения рака. Сделайте своим приоритетом поддержание здоровья во время лечения. Избегайте лишнего стресса. Высыпайтесь каждую ночь, чтобы просыпаться отдохнувшим.Совершите прогулку или найдите время для упражнений, когда почувствуете, что это нужно. Найдите время для отдыха, например, послушайте музыку или почитайте книгу.
Сходите на все контрольные встречи. Ваш врач назначит контрольные осмотры каждые несколько месяцев в течение первых двух лет после лечения, а затем реже. Эти обследования позволяют врачу следить за вашим выздоровлением и проверять наличие рецидива рака.
Последующие осмотры могут заставить вас нервничать, поскольку они могут напоминать вам о вашем первоначальном диагнозе и лечении.Вы можете опасаться, что ваш рак вернулся. Ожидайте некоторого беспокойства во время каждого следующего визита. Планируйте заранее, найдя расслабляющие занятия, которые помогут отвлечься от страхов.
Подготовка к приему
Запишитесь на прием к семейному врачу, если у вас есть какие-либо признаки или симптомы, которые вас беспокоят. Если ваш врач подозревает, что у вас может быть рак или другое заболевание, поражающее ваше горло, вас могут направить к специалисту по лечению ушей, носа и горла (ЛОР).
Поскольку встречи могут быть краткими и часто требуется обсудить много информации, хорошо подготовиться. Вот некоторая информация, которая поможет вам подготовиться и чего ожидать от врача.
Что вы можете сделать
- Помните о любых ограничениях перед записью на прием. Во время записи на прием не забудьте спросить, есть ли что-нибудь, что вам нужно сделать заранее, например, ограничить свой рацион.
- Запишите все симптомы, которые вы испытываете, включая те, которые могут показаться не связанными с причиной, по которой вы назначили встречу.
- Запишите ключевую личную информацию, включая любые серьезные стрессы или недавние изменения в жизни.
- Составьте список всех лекарств, витаминов или добавок, которые вы принимаете.
- Можно взять с собой члена семьи или друга. Иногда бывает трудно запомнить всю информацию, предоставленную во время встречи. Кто-то из ваших сопровождающих может вспомнить то, что вы пропустили или забыли.
- Запишите вопросы, которые задайте своему врачу.
Ваше время с врачом ограничено, поэтому подготовка списка вопросов поможет вам максимально эффективно проводить время вместе. Перечислите свои вопросы от наиболее важных до наименее важных на случай, если время истечет. При раке горла врач может задать следующие основные вопросы:
- Что, вероятно, вызывает мои симптомы или состояние?
- Есть ли другие возможные причины моих симптомов или состояния?
- Какие тесты мне нужны?
- Как лучше всего действовать?
- Какие альтернативы предлагаемому вами подходу?
- У меня другие проблемы со здоровьем.Как мне лучше всего управлять ими вместе?
- Есть ли какие-то ограничения, которым я должен следовать?
- Стоит ли обратиться к специалисту? Сколько это будет стоить и покроет ли моя страховка?
- Есть ли альтернатива лекарству, которое вы мне прописываете?
- Есть ли брошюры или другие печатные материалы, которые я могу взять с собой? Какие сайты вы рекомендуете?
- От чего будет зависеть, стоит ли мне планировать повторный визит?
В дополнение к вопросам, которые вы готовы задать своему врачу, не стесняйтесь задавать другие вопросы, которые приходят вам в голову.
Чего ожидать от врача
Ваш врач, скорее всего, задаст вам ряд вопросов. Если вы будете готовы ответить на них, то позже у вас будет время для обсуждения вопросов, которые вы хотите затронуть. Ваш врач может спросить:
- Когда у вас впервые появились симптомы?
- Ваши симптомы были постоянными или случайными?
- Насколько серьезны ваши симптомы?
- Что может улучшить ваши симптомы?
- Что может ухудшить ваши симптомы?
Что вы можете сделать в настоящее время
Если вы курите табак, прекратите.Избегайте действий, которые ухудшают ваши симптомы. Если у вас болит горло, избегайте продуктов и напитков, которые вызывают дополнительное раздражение. Если у вас проблемы с приемом пищи из-за боли в горле, подумайте о напитках с пищевыми добавками. Они могут меньше раздражать горло, но при этом содержат необходимые калории и питательные вещества.
14 января 2021 г.
Варианты лечения рака горла и расширенные методы лечения
Варианты лечения рака горла включают хирургическое вмешательство, лучевую терапию, химиотерапию, иммунотерапию и таргетную терапию.Варианты, рекомендуемые каждому пациенту, различаются в зависимости от ряда факторов, включая тип, стадию и прогрессирование заболевания. Ваша многопрофильная команда экспертов по раку горла ответит на ваши вопросы и порекомендует варианты лечения, основанные на вашем уникальном диагнозе и потребностях.
Общие методы лечения рака горла включают:
Химиотерапия
Химиотерапия может использоваться после операции по поводу рака горла для уничтожения оставшихся опухолевых клеток. Лечение также может использоваться в качестве лечения первой линии, отдельно или в сочетании с лучевой терапией, для пациентов, у которых рак горла уже развился.
Лучевая терапия
Лучевая терапия, распространенное лечение рака горла, может использоваться в качестве лечения первой линии при ранних стадиях рака. Лучевая терапия также может использоваться для лечения рецидивирующего рака горла.
Химиолучевой
Это лечение, также называемое химиолучевой терапией, сочетает в себе лучевую терапию и химиотерапию. Его можно использовать в качестве терапии первой линии при раке гортани и помочь пациентам избежать операции и сохранить гортань или голосовой ящик.
Химиолучевая терапия может быть вариантом лечения для пациентов, которые предпочитают не делать операцию или которые недостаточно здоровы для операции. Это также может быть вариантом нацеливания на раковые клетки, которые могли остаться после операции.
Хирургия
Хирургия является предпочтительным методом лечения рака горла на ранних стадиях. Горло состоит из глотки и гортани. При запущенной стадии или рецидивирующем раке горла мы можем сочетать хирургическое вмешательство с другими формами лечения, такими как лучевая терапия и химиотерапия.Эти методы лечения можно использовать для уменьшения опухоли перед операцией. Ближайшие лимфатические узлы также могут быть удалены во время операции, чтобы проверить наличие рака.
Подробнее об операции по поводу рака горла
Таргетная терапия
Рак гортани и гортани обычно имеет избыточное количество рецептора эпидермального фактора роста, или EGFR, белка, обнаруженного на поверхности многих раковых клеток, который помогает им расти и делиться. Поскольку рак гортани и гортани имеет больше белков EGFR, чем другие виды рака, препараты, нацеленные на этот белок, можно использовать в сочетании с лучевой терапией для лечения некоторых ранних стадий рака горла.Лекарства таргетной терапии также могут использоваться сами по себе или в комбинации с химиотерапией для лечения некоторых запущенных или рецидивирующих форм рака горла.
Иммунотерапия
Иммунотерапевтические препараты, предназначенные для помощи иммунной системе организма в идентификации и уничтожении опухолевых клеток, могут быть рекомендованы, когда рак горла не реагирует на лечение первой линии, такое как хирургическое вмешательство и химиотерапия.
Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США одобрило специальные препараты-ингибиторы контрольных точек для лечения метастатических плоскоклеточных карцином головы и шеи, которые не поддаются стандартному лечению.
Лечение рака гортани
Лечение рака гортани может зависеть от множества факторов, включая ваши предпочтения и цели, ваше общее состояние здоровья и стадию заболевания.
Химиолучевая терапия может быть вариантом лечения первого ряда для рака гортани, диагностированного на ранней стадии, и для сохранения гортани. Операция может потребоваться, если рак диагностирован на поздней стадии или рецидивирует после лечения.
Другие варианты лечения рака гортани включают:
- Таргетная терапия
- Иммунотерапия
- Химиотерапия
- Лучевая терапия
- Клинические испытания
Лечение рака глотки
Лечение рака глотки, включая рак миндалин, может зависеть от того, в какой части горла обнаружен рак, от стадии заболевания и общего состояния здоровья пациента.Варианты лечения рака глотки включают:
- Хирургический
- Радиация
- Химиотерапия
- Химиолучевой
- Таргетная терапия
- Иммунотерапия
- Клинические испытания
Хирургия может быть первой линией лечения многих случаев рака глотки. Объем операции может зависеть от того, распространился ли рак на близлежащие лимфатические узлы и / или затронул челюсть, гортань или другие области горла.
Варианты лечения рака горла, вызванного ВПЧ
Вирус папилломы человека (ВПЧ) является основной причиной многих видов рака горла. По оценкам Центров по контролю и профилактике заболеваний США, ВПЧ вызывает до 70 процентов случаев рака, поражающих заднюю часть горла, язык и миндалины, а также некоторые другие части горла и рта. Связанный с ВПЧ рак горла может лучше поддаваться лечению, чем рак горла, связанный с употреблением алкоголя или табака. Варианты лечения рака горла, связанного с ВПЧ, включают:
- Лучевая терапия
- Хирургия
- Химиотерапия
- Химиолучевой
- Таргетная терапия
- Иммунотерапия
- Клинические испытания
Управление побочными эффектами
В Центрах лечения рака Америки ® (CTCA) наши эксперты по раку горла сотрудничают с группой комплексного лечения, чтобы предвидеть побочные эффекты и решать проблемы, чтобы вы могли лучше переносить лечение.Услуги комплексного ухода, призванные помочь справиться с побочными эффектами, связанными с раком горла, включают:
- Нутриционная поддержка
- Поведенческое здоровье
- Натуропатическая поддержка
- Реабилитация при онкологии
- Обезболивание
- Духовная поддержка
Подробнее об интегративном уходе
Следующая тема: Как лечить рак горла хирургическим путем?
Лечение рака горла | Мемориальный онкологический центр им. Слоуна-Кеттеринга
Есть несколько способов лечения рака горла, в том числе:
- Операция по удалению рака
- лучевая терапия с использованием высокоэнергетических лучей, таких как рентгеновские лучи, для уничтожения раковых клеток
- химиотерапия препаратами, убивающими раковые клетки
Какой метод лечения или сочетание методов лечения подходит вам, зависит от стадии рака.Имеет значение, возник ли рак в гортани, гортани или ротоглотке.
- Основным лечением рака гортани и рака гортани обычно является хирургическое вмешательство. Иногда после операции назначают лучевую или химиотерапию, чтобы снизить вероятность рецидива рака.
- Хирургия, лучевая терапия и химиотерапия — это обычные методы лечения рака ротоглотки.MSK предлагает специализированные варианты лечения рака ротоглотки, связанного с инфекцией ВПЧ
Качество жизни после лечения рака горла
Вопросы качества жизни — жизненно важный компонент вашего ухода. Наша команда по лечению рака головы и шеи бдительно следит за тем, чтобы люди, о которых мы заботимся, получали ресурсы и поддержку, необходимые им, чтобы справиться с любыми возникающими побочными эффектами.
Например, команда разработала онлайн-анкету под названием FACE-Q.Это позволяет пациентам сообщать нам о своем опыте лечения в режиме реального времени. Информация автоматически заносится в вашу медицинскую карту. Это помогает команде быстро направлять пациентов к другим специалистам по реабилитации, обезболиванию или социальной работе, чтобы мы могли помочь устранить любые побочные эффекты лечения как можно скорее.
До недавнего времени многим людям с раком горла устанавливали питательные трубки, чтобы избежать осложнений при лучевой терапии. Сегодня мы уделяем пристальное внимание терапии глотания и устранению симптомов.Сейчас подавляющее большинство наших пациентов проходят лечение без зонда для кормления.
Почему стоит выбрать Memorial Sloan Kettering для лечения рака горла
Наша цель — оказать сострадательную и индивидуальную помощь каждому человеку, который приходит в Memorial Sloan Kettering для лечения рака горла. Ваша команда специалистов по раку головы и шеи занимается исключительно раком, который начинается в горле и других областях головы и шеи. Сюда входят ваши врачи, медсестры и другие медицинские работники.
Специалисты отдела рака головы и шеиMSK разработают для вас план лечения. В наши области знаний входят лучевая терапия, химиотерапия, хирургия, реконструкция, реабилитация и вопросы качества жизни. Совместная работа помогает нам выбрать лучшую комбинацию методов лечения рака и дать вам наилучший возможный результат.
Выберите Memorial Sloan Kettering для лечения рака горла, потому что:
- Мы проводим более эффективную лучевую терапию непосредственно при опухолях горла.Мы используем самые точные доступные методы и подбираем терапию специально для лечения рака горла.
- Мы предлагаем беспрецедентные навыки и опыт в хирургии рака горла. Мы используем инновационные подходы, чтобы сохранить ваш внешний вид и функции вашего горла.
- Люди с запущенным раком горла получают доступ к новым лекарственным препаратам благодаря нашим клиническим испытаниям.Это включает иммунотерапию и таргетную терапию.
- Наши специалисты по раку ротоглотки разработали специализированные подходы, улучшающие качество жизни людей с опухолями, связанными с ВПЧ.
- Наши специалисты по реабилитации составляют индивидуальные планы лечения. Мы можем помочь справиться с проблемами речи, голоса, глотания и другими побочными эффектами рака горла и его лечения.
- Наша стоматологическая бригада позаботится о том, чтобы у вас было хорошее состояние полости рта до начала лечения, и окажет вам поддержку во время и после лечения.
- Наши пациенты получают последующее наблюдение у практикующих медсестер, которые специализируются на долгосрочных медицинских потребностях людей, прошедших лечение от рака головы и шеи.
Рак гортани — Лечение
Лечение рака гортани во многом зависит от размера рака.Основными видами лечения являются лучевая терапия, хирургия и химиотерапия.
В большинстве больниц работают многопрофильные группы специалистов, которые работают вместе, чтобы решить, как лучше всего продолжить лечение.
В состав вашего MDT, вероятно, будут входить хирург, клинический онколог (специалист по нехирургическому лечению рака) и медсестра-онколог, которые будут нести ответственность за координацию вашего лечения.
Ваша врачебная бригада порекомендует то, что, по их мнению, является лучшим вариантом лечения, но окончательное решение будет за вами.
Перед посещением больницы для обсуждения вариантов лечения вам может быть полезно составить список вопросов, которые вы хотели бы задать своей группе медицинского обслуживания. Например, вы можете захотеть узнать о преимуществах и недостатках определенных методов лечения.
Ваш план лечения
Ваш рекомендуемый план лечения будет зависеть от стадии рака (дополнительную информацию о стадиях см. В разделе «Диагностика рака гортани»).
Если у вас рак гортани на ранней стадии, возможно, удастся удалить рак с помощью хирургического вмешательства (эндоскопическая резекция) или только лучевой терапии.Это также может иметь место при немного более крупных раковых опухолях, хотя иногда требуется сочетание хирургического вмешательства и лучевой терапии.
При раке гортани на поздних стадиях может потребоваться более обширное хирургическое вмешательство. Вероятно, лучевая терапия и химиотерапия будут использоваться в комбинации. В некоторых случаях может потребоваться удаление всей гортани.
Лекарство под названием цетуксимаб можно использовать в случаях, когда химиотерапия не подходит.
Эти процедуры описаны ниже.
Радиотерапия
Радиотерапия использует контролируемые дозы высокоэнергетического излучения для уничтожения раковых клеток.Его можно использовать как самостоятельное средство для лечения рака гортани на ранней стадии или его можно использовать после операции, чтобы остановить возвращение раковых клеток. Иногда это сочетается с химиотерапией.
Энергетические лучи, используемые во время лучевой терапии, должны быть точно нацелены на вашу гортань. Чтобы лучи были направлены точно в нужную область, будет изготовлена специальная пластиковая маска, которая удерживает вашу голову в нужном положении. Будет сделан слепок вашего лица, чтобы можно было сделать маску до начала лечения.
Лучевая терапия обычно проводится короткими ежедневными сеансами с понедельника по пятницу с перерывом в лечении на выходных. Курс лечения обычно длится от 3 до 7 недель.
Помимо уничтожения раковых клеток, лучевая терапия может повлиять на здоровые ткани и имеет ряд побочных эффектов, в том числе:
Ваш MDT будет отслеживать любые побочные эффекты и лечить их, когда это возможно. Например, защитные гели можно использовать для лечения язв во рту, а лекарства от сухости во рту доступны.
Иногда радиотерапия может вызвать воспаление тканей горла. Сильное воспаление может вызвать затруднение дыхания. Если у вас затрудненное дыхание, как можно скорее обратитесь к своему ключевому работнику или обратитесь в местное отделение неотложной помощи (A&E).
Большинство побочных эффектов должно пройти в течение нескольких недель после окончания лечения.
Подробнее о лучевой терапии.
Видео: лечение рака — что происходит во время лучевой терапии?
В этом видео эксперт описывает, что происходит, и советует задать вопросы, если вас направят на лучевую терапию.
Последний раз просмотр СМИ: 3 июля 2018 г.
Срок сдачи обзора СМИ: 3 июля 2021 г.
Хирургия
Для лечения рака гортани можно использовать 3 вида операций. Это:
- эндоскопическая резекция
- частичная ларингэктомия
- полная ларингэктомия
Они описаны ниже.
Эндоскопическая резекция
Эндоскопическая резекция может использоваться при ранней стадии рака гортани.
Во время процедуры хирург использует специальный микроскоп, чтобы получить увеличенное изображение гортани. Это позволяет им удалять рак с помощью лазера или небольших хирургических инструментов.
Эндоскопическая резекция проводится под общим наркозом, поэтому во время процедуры вы будете без сознания и не почувствуете боли.
В течение нескольких недель после операции у вас могут появиться болезненные ощущения во рту и горле, и есть риск того, что в результате операции ваш голос изменится, что может быть постоянным.
Частичная ларингэктомия
Частичная ларингэктомия может использоваться для лечения некоторых видов рака гортани. Операция предполагает хирургическое удаление пораженной части гортани. Некоторые из ваших голосовых связок останутся на месте, поэтому вы по-прежнему сможете говорить, но ваш голос может быть довольно хриплым или слабым.
Пока ваша гортань заживает, вам может быть трудно дышать. Вашему хирургу может потребоваться создать временное отверстие в вашей шее, которое будет прикреплено к трубке, через которую вы сможете дышать.Это называется временной трахеостомией.
После заживления гортани трубку можно удалить, и отверстие заживет, оставив небольшой шрам.
В настоящее время эта операция является редкостью, так как эндоскопическая резекция предпочтительнее, когда это возможно.
Тотальная ларингэктомия
Тотальная ларингэктомия обычно используется для лечения запущенного рака гортани. Операция предполагает удаление всей гортани. Близлежащие лимфатические узлы (небольшие железы, которые являются частью иммунной системы) также могут нуждаться в удалении, если рак распространился на них.
Поскольку ваши голосовые связки будут удалены, вы не сможете говорить обычным образом после операции. Однако есть несколько способов помочь восстановить вашу речь.
Если у вас полная ларингэктомия, вашему хирургу также необходимо будет сделать постоянное отверстие в вашей шее (так называемая стома), чтобы облегчить дыхание после операции.
Вас обучат тому, как содержать стому в чистоте. Поначалу стома может показаться пугающей и пугающей, но большинство людей привыкают к ней через несколько месяцев.
См. Раздел «Восстановление после рака гортани» для получения дополнительной информации о разговоре после операции и уходе за стомой.
Химиотерапия
В химиотерапии используются мощные противораковые лекарства, которые повреждают ДНК раковых клеток и останавливают их размножение. Его можно использовать для уменьшения опухоли перед операцией или лучевой терапией или в сочетании с лучевой терапией, чтобы сделать лучевую терапию более эффективной.
Его также можно использовать для лечения рака гортани, который развился или вернулся после лечения.В этой ситуации он может облегчить симптомы и замедлить рост рака.
Химиотерапевтические препараты обычно вводятся в виде инъекций в вену (внутривенно) один раз каждые 3 или 4 недели на срок до 6 месяцев. Возможно, вам придется оставаться в больнице на несколько дней во время каждого сеанса лечения, или вы можете просто приходить каждый раз на короткий визит.
Химиотерапия иногда может повредить как здоровые, так и раковые ткани. К сожалению, это означает, что побочные эффекты встречаются часто, например:
- чувство и тошнота
- выпадение волос
- потеря аппетита
- диарея
- боль во рту и язвы во рту
- усталость
иммунная система, что делает вас более уязвимыми для инфекций и болезней.
Поэтому важно сообщать вашему MDT о любых симптомах потенциальной инфекции, таких как высокая температура, озноб или постоянный кашель. Вам также следует избегать тесного контакта с людьми, о которых известно, что они инфицированы.
Побочные эффекты химиотерапии должны улучшиться после окончания лечения.
Подробнее о химиотерапии.
Цетуксимаб
Цетуксимаб — это лекарство, называемое биологической терапией.Эти лекарства нацелены и нарушают процессы, которые раковые клетки используют для роста и воспроизводства.
Цетуксимаб можно использовать в сочетании с лучевой терапией для лечения более запущенного рака гортани, когда невозможно использовать химиотерапию. Например, люди с заболеваниями почек или сердца, а также люди с продолжающейся инфекцией могут быть не в состоянии пройти химиотерапию, потому что они могут серьезно заболеть.
Цетуксимаб вводится медленно, капельно в вену (внутривенно) на срок до часа или более.Обычно это делается еженедельно на срок до 7 недель.
Побочные эффекты цетуксимаба обычно незначительны и включают:
Цетуксимаб может также вызывать аллергические реакции у некоторых людей, которые могут вызывать такие проблемы, как опухание языка или горла. В некоторых случаях реакция может быть серьезной и потенциально опасной для жизни.
Наиболее серьезные реакции возникают в течение дня после начала лечения, поэтому после начала лечения за вами будут внимательно наблюдать. Если у вас есть симптомы тяжелой реакции, такие как учащенное сердцебиение или проблемы с дыханием, для их облегчения можно использовать лекарства (например, кортикостероиды).
Последняя проверка страницы: 22 июня 2018 г.
Срок следующей проверки: 22 июня 2021 г.
Какие у меня варианты лечения рака горла?
Лечение рака горла может принимать любую из нескольких форм в зависимости от специфики вашего диагноза, например, от стадии рака, его клеточного состава и от того, распространился ли он на другие части вашего тела. В целом хирургическое вмешательство и лучевая терапия могут быть эффективными для лечения рака 1 и 2 стадии, тогда как для более поздних стадий рака может потребоваться комбинация методов лечения.
Подход Моффитта к лечению рака горла
В онкологическом центре Моффитта мы знаем, что нет двух одинаковых пациентов, и индивидуальный план лечения является ключом к достижению наилучшего результата и качества жизни. Вот почему врачи нашей программы по онкологии головы и шеи совместно разрабатывают планы лечения, адаптированные к уникальным потребностям наших пациентов. Основываясь на деталях диагноза пациента, его или ее план лечения рака горла может включать комбинацию:
- Целенаправленная лучевая терапия и химиотерапия для уничтожения раковых клеток или предотвращения их роста и размножения
- Хирургия полости рта с использованием новейших малоинвазивных методов удаления раковых образований с сохранением здоровых тканей и сохранением вокальных способностей, если рак распространился на гортань и глотку
- Операция на основании черепа с помощью нейрохирургов с целью удаления опухолей, распространившихся на основание черепа
- Реконструктивная хирургия и неинвазивные методы лечения для восстановления внешнего вида лица, речи и способности глотания после хирургического лечения
Moffitt использует опыт профессионалов в самых разных областях, чтобы обеспечить всестороннее лечение и заботливую поддержку.В одном месте пациенты, участвующие в нашей программе лечения рака горла, имеют доступ к медицинским онкологам, онкологам-радиологам, хирургам головы и шеи, радиологам, патологам, логопедам, социальным работникам, диетологам и многим другим экспертам.
Если вы хотите поговорить с врачом Моффитта о вариантах лечения рака горла, позвоните по телефону 1-888-663-3488 или заполните онлайн-форму регистрации нового пациента. Мы принимаем новых пациентов с направлениями или без них.
Лечение рака гортани (взрослый) (PDQ®) — версия для пациента
О PDQ
Запрос данных врача (PDQ) — это обширная база данных по раку Национального института рака (NCI).База данных PDQ содержит резюме последней опубликованной информации о профилактике, обнаружении, генетике, лечении, поддерживающей терапии, а также дополнительной и альтернативной медицине. Большинство резюме представлено в двух версиях. Версии для медицинских работников содержат подробную информацию на техническом языке. Версии для пациентов написаны понятным, нетехническим языком. Обе версии содержат точную и актуальную информацию о раке, и большинство версий также доступно на испанском языке.
PDQ — это услуга NCI. NCI входит в состав Национальных институтов здравоохранения (NIH). NIH — это центр биомедицинских исследований при федеральном правительстве. Обзоры PDQ основаны на независимом обзоре медицинской литературы. Это не политические заявления NCI или NIH.
Цель этого обзора
В этом обзоре информации о раке PDQ содержится текущая информация о лечении рака гортани у взрослых. Он предназначен для информирования и помощи пациентам, семьям и лицам, осуществляющим уход.Он не дает официальных руководящих принципов или рекомендаций для принятия решений в отношении здравоохранения.
Рецензенты и обновления
Редакционные коллегии составляют сводки информации о раке PDQ и поддерживают их в актуальном состоянии. Эти советы состоят из экспертов в области лечения рака и других специальностей, связанных с раком. Резюме регулярно пересматриваются, и в них вносятся изменения при появлении новой информации. Дата в каждой сводке («Обновлено») — это дата самого последнего изменения.
Информация в этом обзоре пациентов была взята из версии для медицинских работников, которая регулярно пересматривается и обновляется по мере необходимости редакционной коллегией PDQ по лечению взрослых.
Информация о клиническом испытании
Клиническое испытание — это исследование, призванное ответить на научный вопрос, например, лучше ли одно лечение, чем другое. Испытания основаны на прошлых исследованиях и на том, что было изучено в лаборатории. Каждое испытание отвечает на определенные научные вопросы, чтобы найти новые и лучшие способы помочь больным раком. Во время клинических испытаний лечения собирается информация об эффектах нового лечения и о том, насколько хорошо оно работает. Если клинические испытания покажут, что новое лечение лучше, чем то, что используется в настоящее время, новое лечение может стать «стандартным».«Пациенты могут захотеть принять участие в клиническом испытании. Некоторые клинические испытания открыты только для пациентов, которые еще не начали лечение.
Клинические испытания можно найти в Интернете на сайте NCI. Для получения дополнительной информации позвоните в Информационную службу рака (CIS), контактный центр NCI, по телефону 1-800-4-CANCER (1-800-422-6237).
Разрешение на использование данного обзора
PDQ является зарегистрированным товарным знаком. Содержимое документов PDQ можно свободно использовать как текст. Его нельзя идентифицировать как сводку информации о раке NCI PDQ, если не отображается вся сводка и не обновляется регулярно.Тем не менее, пользователю будет разрешено написать такое предложение, как «Сводка информации о раке PDQ NCI о профилактике рака груди указывает риски следующим образом: [включить выдержку из резюме]».
Лучше всего процитировать это резюме PDQ:
Редакционная коллегия PDQ® Adult Treatment. PDQ Лечение рака гортани (взрослый). Bethesda, MD: Национальный институт рака. Обновлено <ММ / ДД / ГГГГ>. Доступно по адресу: https://www.cancer.gov/types/head-and-neck/patient/adult/laryngeal-treatment-pdq.Дата обращения <ММ / ДД / ГГГГ>. [PMID: 26389298]
Изображения в этом резюме используются с разрешения автора (ов), художника и / или издателя только для использования в обзорах PDQ. Если вы хотите использовать изображение из сводки PDQ и не используете все сводки, вы должны получить разрешение от владельца. Он не может быть предоставлен Национальным институтом рака. Информацию об использовании изображений в этом обзоре, а также многих других изображений, связанных с раком, можно найти в Visuals Online. Visuals Online — это коллекция из более чем 3000 научных изображений.
Заявление об ограничении ответственности
Информация, содержащаяся в этом резюме, не должна использоваться для принятия решений о страховом возмещении. Более подробная информация о страховом покрытии доступна на сайте Cancer.gov на странице «Управление онкологическими услугами».
Свяжитесь с нами
Более подробную информацию о том, как связаться с нами или получить помощь на веб-сайте Cancer.gov, можно найти на нашей странице «Свяжитесь с нами для получения помощи». Вопросы также можно отправить на Cancer.gov через электронную почту веб-сайта.
Рак гортани: симптомы, причины, лечение
Обзор
Что такое рак гортани?
Рак гортани — рак гортани, части глотки.Рак возникает, когда определенные клетки бесконтрольно растут. По мере того как клетки размножаются, они вторгаются в организм и повреждают его. При раке гортани эти раковые (злокачественные) клетки начинаются в гортани (голосовой ящик).
Насколько распространен рак гортани?
Рак гортани входит в группу онкологических заболеваний головы и шеи. Ежегодно в США около 13000 человек диагностируют рак гортани. Ежегодно от него умирает около 3700 человек.
Что такое гортань?
Гортань в горле.Он также известен как голосовой ящик. Гортань помогает нам говорить, дышать и глотать. Наши голосовые связки являются частью гортани.
Гортань в основном состоит из хряща, гибкой ткани, образующей поддерживающий каркас. Гортань состоит из трех частей:
- Надгортанник (верхняя часть): Здесь начинается каждый третий рак гортани (35%).
- Glottis (средняя часть): Более половины случаев рака гортани (60%) начинаются здесь, где находятся голосовые связки.
- Подголосок (нижняя часть): Около 5% случаев рака гортани — 1 из 20 — начинаются здесь.
Что делает гортань?
Нам помогает гортань:
- Дышите: Голосовые связки открываются, позволяя воздуху проходить.
- Говорите: Голосовые связки сомкнуты. Когда воздух проходит через голосовые связки, они вибрируют, помогая создавать звуки речи.
- Ласточка: Надгортанник (часть надгортанника) опускается на гортань.Голосовые связки расположены близко, чтобы пища не попала в легкие.
Каковы факторы риска рака гортани?
Курение или употребление других табачных изделий значительно увеличивает риск развития рака гортани. Употребление алкоголя, особенно в больших количествах, также повышает риск. А одновременное употребление алкоголя и табака увеличивает риск еще больше.
Другие факторы риска рака гортани включают:
- Возраст: Рак гортани чаще встречается у людей в возрасте 55 лет и старше.
- Пол: Мужчины более склонны к развитию этого рака, возможно потому, что курение и злоупотребление алкоголем чаще встречаются среди мужчин.
- История рака головы и шеи: Примерно каждый четвертый (25%) человек, у которого был рак головы и шеи, заболеет им снова.
- Работа: Люди, подвергающиеся воздействию определенных веществ на работе, подвергаются большему риску. Эти вещества включают туман серной кислоты, древесную пыль, никель, асбест или производственный горчичный газ.Люди, которые работают с машинами, также подвергаются большему риску.
Симптомы и причины
Что вызывает рак гортани?
Исследователи не знают, что вызывает рак гортани. Но если у вас есть такие факторы риска, как употребление табака или алкоголя, у вас гораздо больше шансов заболеть раком гортани.
Некоторые формы ВПЧ (вируса папилломы человека), передаваемого половым путем, могут вызывать рак гортани.
Каковы симптомы рака гортани?
Симптомы рака гортани легко спутать с другими заболеваниями. Если вы испытываете эти симптомы, поговорите со своим врачом для точного диагноза:
- Не проходит боль в горле или кашель.
- Изменение голоса, например осиплость, не исчезает через две недели.
- Боль или другие затруднения при глотании.
- Шишка в шее или горле.
- Дисфония, нарушение голосовых звуков.
- Боль в ухе.
Если у вас есть эти симптомы, немедленно обратитесь за медицинской помощью:
- Проблемы с дыханием (одышка).
- Стридор, дыхание шумное и высокое.
- Globus: ощущение, будто что-то в горле.
- Кашель с кровью (кровохарканье).
Диагностика и тесты
Как диагностируется рак гортани?
Ваш лечащий врач спросит вас о ваших симптомах и истории болезни.Они проводят медицинский осмотр, исследуя ваше горло и шею. После первоначального обследования вам, скорее всего, потребуются другие тесты для подтверждения диагноза.
Какие еще тесты помогают диагностировать рак гортани?
Другие диагностические тесты включают:
- Визуализация: КТ или МРТ позволяют получить подробные изображения тела. Рентген грудной клетки может определить, распространился ли рак на легкие.
- Ларингоскопия: Ваш врач использует тонкую трубку с подсветкой, называемую эндоскопом, для исследования вашей гортани.
- ПЭТ-сканирование: Во время ПЭТ-сканирования поставщик вводит небольшую безопасную дозу радиоактивного вещества в вашу вену. Вещество выделяет ненормальные участки. ПЭТ-сканер создает трехмерные изображения из энергии, выделяемой веществом.
- Биопсия: Во время биопсии ваш врач удаляет небольшой кусочек аномальной ткани гортани для исследования под микроскопом.
Какие стадии рака гортани?
Часть диагностики — постановка рака.Ваша медицинская бригада выяснит, насколько серьезна болезнь — насколько далеко разрослась опухоль, проникла ли она в организм и где именно.
Рак гортани иногда может поражать щитовидную железу, пищевод, язык, легкие, печень и кости. Стадии рака гортани включают:
- Ранний рак гортани: На 0, 1 и 2 стадиях опухоль небольшая. Рак не распространился за пределы гортани.
- Рак гортани на поздней стадии: На 3-й и 4-й стадиях опухоль увеличилась в размерах.Он повлиял на голосовые связки, попал в лимфатические узлы или другие части тела.
Ведение и лечение
Кто помогает диагностировать и лечить рак гортани?
Бригада по лечению рака гортани часто состоит из нескольких врачей из разных областей:
- Хирурги головы и шеи предоставляют хирургическую помощь при опухолях.
- Радиологи-онкологи используют лучевую терапию для лечения рака.
- Медицинские онкологи используют лекарства, например химиотерапию, для лечения рака.
- Отоларингологи (специалисты по ушам, носу и горлу) лечат заболевания головы и шеи.
- Стоматологи и хирурги-стоматологи предлагают такие услуги, как рентген и лечение рака полости рта.
- Речевые патологи оценивают и лечат нарушения речи, языка, голоса, когнитивных функций и глотания.
- Зарегистрированные диетологи помогают людям найти питательную диету в зависимости от их здоровья, состояния, болезни или травмы.
- Социальные работники могут решить проблемы и предоставить информацию пациентам и их семьям. Они также предлагают консультации, направления к местным и национальным ресурсам, информацию о группах поддержки и информацию о финансовой помощи.
- Поставщики первичной медицинской помощи часто наблюдают за общей медицинской помощью во время лечения рака.
Как лечить рак гортани?
Лечение рака гортани включает:
- Лучевая терапия : Онкологи-радиологи доставляют пучки излучения высокой энергии для уничтожения раковых клеток. Радиация нацелена только на опухоль, чтобы минимизировать повреждение окружающей здоровой ткани.
- Химиотерапия : Медицинские онкологи используют лекарства, чтобы убить или замедлить рост раковых клеток. Люди часто получают химиотерапию внутривенно (через вену).Химиотерапия может вызвать побочные эффекты во время лечения.
- Иммунотерапия : Эта процедура использует вашу иммунную систему, естественные защитные силы вашего тела, чтобы помочь в борьбе с раком. Иммунотерапию также называют биологической терапией.
- Хирургия: При раннем раке гортани хирургическим путем можно удалить опухоль, сохранив гортань (и способность говорить и глотать). При запущенном раке хирурги часто должны делать ларингэктомию, удаляя всю гортань.
Вы можете пройти несколько сеансов лечения.Например, люди иногда проходят химиотерапию или лучевую терапию после операции, чтобы уничтожить оставшиеся раковые клетки.
Какие доступны операции на гортани?
Операция по удалению рака. Целью хирургии рака гортани является удаление опухоли с сохранением функции. Хирургу может потребоваться удалить часть или всю гортань. Хирургические процедуры включают:
- Кордэктомия: Удаляет часть или всю голосовую связку, обычно через рот
- Надгортанная ларингэктомия: Удаление надгортанника через шею или через рот
- Гемиларингэктомия: Удаляет половину гортани, сохраняя голос.
- Частичная ларингэктомия: Удаляет часть гортани, чтобы вы сохранили способность говорить.
- Общая ларингэктомия: Удаление всей гортани через шею
- Тиреоидэктомия : Удаляет всю или часть щитовидной железы.
- Лазерная хирургия: Удаляет опухоль бескровно с помощью лазерного луча.
Как медицинская бригада подбирает лучшее лечение рака гортани?
При раннем раке гортани ваша бригада, скорее всего, порекомендует операцию или лучевую терапию.Исследования показали, что оба они эффективны. Ваша команда будет основывать решение на нескольких факторах, в том числе:
- Какая процедура сохранит ваш голос и способность глотать.
- Ваши предпочтения, пожелания и способность соблюдать план лечения.
- Ваш возраст.
- Возможны другие условия.
- Требования к вашему голосу, в том числе и по работе.
- Как звучит твой голос.
- Если вы курите или курите.
- Ваша способность дышать.
- Поддержка близких.
Профилактика
Могу ли я предотвратить рак гортани?
Невозможно предотвратить все виды рака. Но вы можете снизить риск развития рака, в том числе рака гортани, ведя здоровый образ жизни:
- Бросьте курить и избегайте табачных изделий.
- Ограничьте потребление алкоголя и получите лечение от алкогольного расстройства или алкоголизма.
- Соблюдайте здоровую диету.
Как мне узнать, что я в опасности?
Если у вас есть какие-либо факторы риска рака гортани — например, если вы курите или болели раком головы и шеи в прошлом, — поговорите со своим врачом. Они могут помочь вам предпринять шаги по снижению риска развития рака.
Есть ли скрининг на рак гортани?
Регулярного скринингового обследования на рак гортани не существует.Но поговорите со своим врачом, если у вас есть охриплость голоса, другие изменения голоса или постоянный кашель. Раннее обнаружение позволяет выявить рак на ранней стадии, когда его легче всего вылечить.
Перспективы / Прогноз
Что происходит после лечения рака гортани?
После лечения вы продолжаете посещать врача, чтобы убедиться, что вы поправляетесь.Ваш провайдер будет:
- Избавьтесь от боли.
- Помогает справиться с проблемами глотания или мукозитом (язвами в пищеварительном тракте).
- Обсудите свой рацион, чтобы убедиться, что вы едите и глотаете.
- Назначьте физиотерапию при рубцах на шее или затрудненном открытии рта.
Каковы перспективы людей с раком гортани?
Перспективы людей различаются в зависимости от таких факторов, как стадия рака, ваш возраст и общее состояние здоровья.Как правило, рак гортани на ранней стадии излечивается лучше. На поздних стадиях рака, который распространяется на другие области, выживаемость ниже.
Но даже запущенный рак гортани излечим. Если он возвращается, это обычно происходит в течение первых двух-трех лет после лечения. Через пять лет риск рецидива рака очень низок.
Жить с
Как мне позаботиться о себе, если мне сделали полную ларингэктомию?
Если вы курите, важно бросить.Не курите до или во время лечения и не курите даже после окончания лечения. У людей, которые курят после лечения, больше шансов заболеть другим типом рака. Но пациенты, которые бросают курить, имеют гораздо меньший риск рака. Курение также мешает полностью вылечиться и может вызвать более серьезные побочные эффекты от лечения.
Будет ли у меня стома?
Если у вас полная ларингэктомия, ваш хирург вставит вам в горло новый дыхательный путь, который называется стомой.Стома помогает дышать. Он может быть постоянным или временным. Позаботьтесь о своей стоме:
- Проверяйте его ежедневно, чтобы убедиться, что он чистый и не содержит слизи.
- Очистите слизь из стомы, откашлявшись или используя солевой раствор и ткань.
- Поддерживайте влажность с помощью физиологического раствора.
- Очистите область стомы водой с мягким мылом.
- Не погружайте стому в воду.
- Накройте стому от пыли, используя платок или специальный чехол для стомы.И держите его закрытым, когда бреетесь или принимаете душ.
Смогу ли я использовать свой голос после лечения рака гортани?
Если вам сделали ларингэктомию (хирурги удалили вашу гортань), вам нужно будет научиться говорить по-новому. Вам может помочь патолог языка речи.
Как я могу говорить после ларингэктомии?
Медицинские работники используют три метода, чтобы помочь людям научиться говорить после ларингэктомии:
- Пищеводная речь: Вы нагнетаете воздух в пищевод, трубку, по которой пища и жидкость попадают в желудок.Когда вы выталкиваете воздух, он проходит через горло. Вы используете создаваемую им вибрацию, чтобы произносить слова. Для достижения хороших результатов пищеводная речь требует интенсивной терапии.
- Искусственная гортань (электроглотка): Вы подносите это электронное устройство к шее или щеке или кладете в рот для воспроизведения звука. Устройство создает вибрацию, которую можно использовать, чтобы произносить слова. Это не требует операции, и вы можете сразу говорить. Но речь может звучать механически. Логопед поможет вам научиться им пользоваться.
- Трахео-пищеводная пункция: Ваш хирург создает отверстие в вашем горле между пищеводом и трахеей. В отверстие вставляют протез с односторонним клапаном. Клапан открывается при прохождении воздуха. Вы нагнетаете воздух из легких в горло. Когда воздух достигает пищевода, он производит вибрацию, которую вы можете использовать, чтобы говорить. Вам необходимо регулярно обслуживать и заменять протез. Но это создает более плавный голос.
Как мне дышать после ларингэктомии?
После ларингэктомии вы дышите, вдыхая воздух через стому, отверстие в шее.Ухаживайте за стомой, чтобы она оставалась влажной и не содержала слизи. Обязательно защитите трахею (дыхательное горло).
После операции вам будут надеты крышка стомы и фильтр (HME = тепло- и влагообмен). Это позволяет вам дышать теплым и увлажненным воздухом, используя собственные силы вашего тела. Вы обнаружите, что это уменьшает количество слизи и мусора в дыхательном горле и сводит к минимуму кашель после операции.
Смогу ли я есть после ларингэктомии?
Сразу после операции нельзя ничего есть и пить через рот.Вы будете получать питание через зонд для кормления. Через несколько дней после операции ваш лечащий врач проверит, можете ли вы без проблем глотать пищу и жидкость. Как только вы научитесь безопасно глотать, вы начнете есть мягкую пищу (пудинги и пюре) и перейдете на обычную диету.
О чем я должен спросить своего поставщика медицинских услуг?
Если вам поставили диагноз «рак гортани», обратитесь к своему врачу:
- На какой стадии находится рак?
- Какие у меня варианты лечения?
- Как лечение повлияет на мою речь, дыхание и глотание?
- Потребуется ли реабилитация после лечения?
- Рак вернется?
- Как мне оставаться здоровым?
Записка из клиники Кливленда
Рак гортани возникает при неконтролируемом росте клеток гортани или голосового аппарата.Вы можете предотвратить многие виды рака гортани, отказавшись от табака и ограничив употребление алкоголя. Если у вас есть симптомы рака гортани, такие как охриплость или другие изменения голоса, непрекращающийся кашель или проблемы с глотанием, поговорите со своим врачом. Лечение направлено на удаление рака при сохранении вашей способности говорить, дышать и есть. Лечение включает лучевую терапию, химиотерапию, иммунотерапию и операцию по удалению всей или части гортани (ларингэктомия).
.
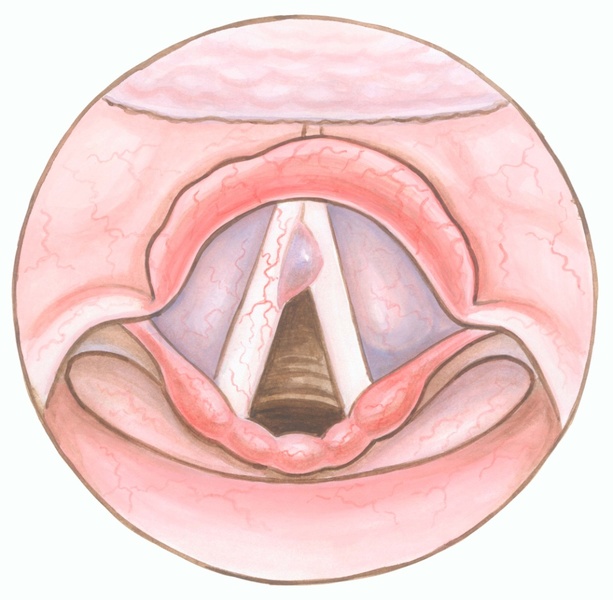
 Cancer Res. 1999; 59: 1935-1940.
Cancer Res. 1999; 59: 1935-1940.
 Недостаток: низкая доступность, так как требуется дорогостоящее оборудование.
Недостаток: низкая доступность, так как требуется дорогостоящее оборудование.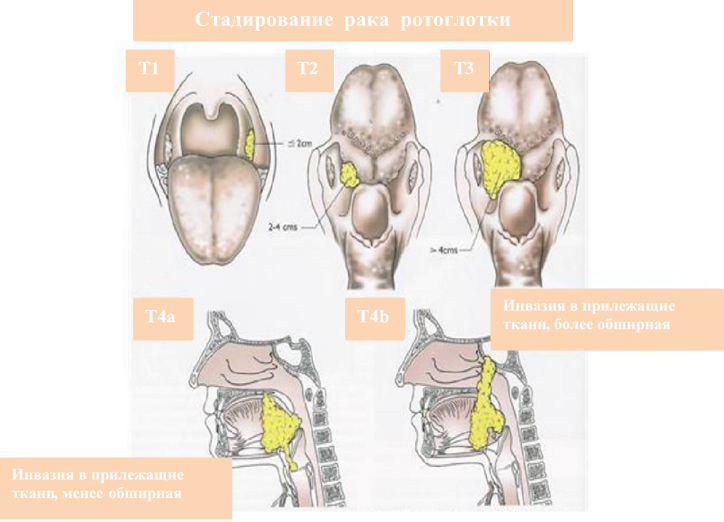 Затем его используют для уничтожения опухоли. При успешном завершении клинических испытаний фотодинамическая терапия будет использоваться в клиниках Европы для лечения рака гортани.
Затем его используют для уничтожения опухоли. При успешном завершении клинических испытаний фотодинамическая терапия будет использоваться в клиниках Европы для лечения рака гортани.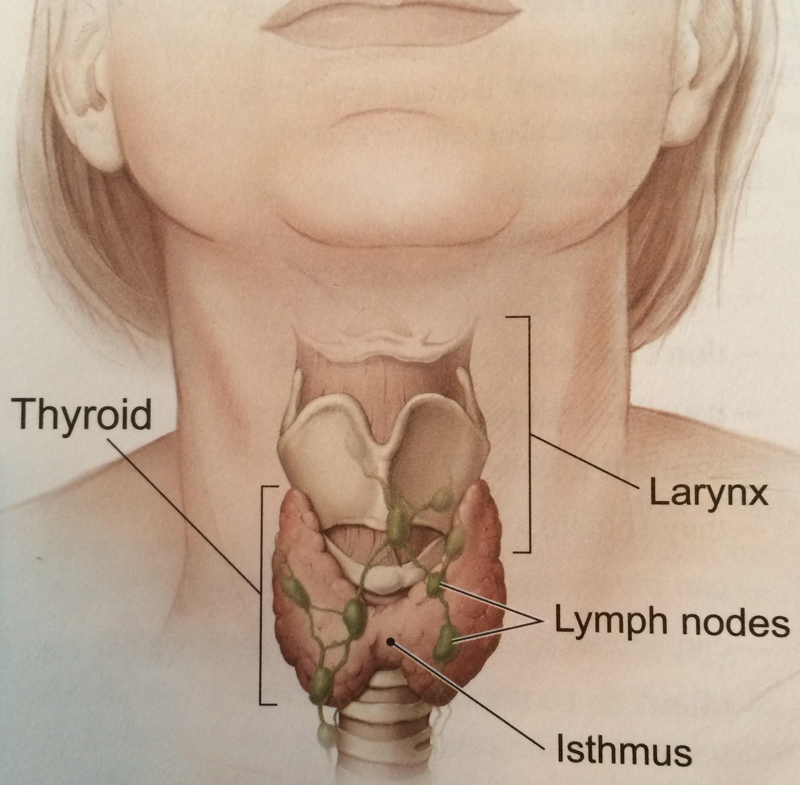 Ваш врач может использовать специальный осциллограф с подсветкой (эндоскоп), чтобы внимательно осмотреть ваше горло во время процедуры, называемой эндоскопией. Камера на конце эндоскопа передает изображения на видеоэкран, который ваш врач следит за признаками аномалий в вашем горле.
Ваш врач может использовать специальный осциллограф с подсветкой (эндоскоп), чтобы внимательно осмотреть ваше горло во время процедуры, называемой эндоскопией. Камера на конце эндоскопа передает изображения на видеоэкран, который ваш врач следит за признаками аномалий в вашем горле.
 Ваш врач может сохранить вашу способность говорить и нормально дышать.
Ваш врач может сохранить вашу способность говорить и нормально дышать. Если рак горла распространился глубоко в вашу шею, ваш врач может порекомендовать операцию по удалению некоторых или всех лимфатических узлов, чтобы проверить, содержат ли они раковые клетки.
Если рак горла распространился глубоко в вашу шею, ваш врач может порекомендовать операцию по удалению некоторых или всех лимфатических узлов, чтобы проверить, содержат ли они раковые клетки.

 Постоянная заложенность носа, болевые ощущения в области лба — повод обратиться к врачу, чтобы точно диагностировать характер и стадию заболевания.
Постоянная заложенность носа, болевые ощущения в области лба — повод обратиться к врачу, чтобы точно диагностировать характер и стадию заболевания. Болезнь протекает с аналогичными симптомами, как у взрослых, так и у детей, вот только детский организм больше подвергается общей интоксикации. В остальном фронтит у взрослых протекает примерно также, как и у детей.
Болезнь протекает с аналогичными симптомами, как у взрослых, так и у детей, вот только детский организм больше подвергается общей интоксикации. В остальном фронтит у взрослых протекает примерно также, как и у детей.
 Острый фронтит характеризуется резким отеком слизистой оболочки носа, может быть как односторонним, так и двухсторонним. Хронический фронтит развивается вследствие анатомических особенностей, а также несвоевременного или неправильного лечения.
Острый фронтит характеризуется резким отеком слизистой оболочки носа, может быть как односторонним, так и двухсторонним. Хронический фронтит развивается вследствие анатомических особенностей, а также несвоевременного или неправильного лечения. В случае хронической формы фронтита или часто повторяющихся острых формах, возникает необходимость в проведении хирургического лечения – эндоскопической операции на лобной пазухе, которое направлено на устранение причин воспаления и санацию пазухи. Современное оборудование Центра и опыт врачей позволяют успешно проводить такие сложные операции. Операции выполняют с помощью эндоскопической хирургии, которая, на сегодняшний день, считается самым эффективным и оптимальным способом решением проблемы фронтита. Подобные операции проводятся под наркозом. Эндоскопическое оборудование позволяет хирургу беспрепятственно приблизиться к выводному отверстию лобной пазухи – лобному карману, расширить его микроинструментами и удалить патологическое содержимое. После эндоскопической операции наши пациенты наблюдаются в стационаре 1-2 дня, в течении которыхпроводится медикаментозная терапия и промывание околоносовых пазух лекарственными растворами.
В случае хронической формы фронтита или часто повторяющихся острых формах, возникает необходимость в проведении хирургического лечения – эндоскопической операции на лобной пазухе, которое направлено на устранение причин воспаления и санацию пазухи. Современное оборудование Центра и опыт врачей позволяют успешно проводить такие сложные операции. Операции выполняют с помощью эндоскопической хирургии, которая, на сегодняшний день, считается самым эффективным и оптимальным способом решением проблемы фронтита. Подобные операции проводятся под наркозом. Эндоскопическое оборудование позволяет хирургу беспрепятственно приблизиться к выводному отверстию лобной пазухи – лобному карману, расширить его микроинструментами и удалить патологическое содержимое. После эндоскопической операции наши пациенты наблюдаются в стационаре 1-2 дня, в течении которыхпроводится медикаментозная терапия и промывание околоносовых пазух лекарственными растворами. к. может быть чревато риногенными внутричерепными и глазничными осложнениями. Своевременное и правильное лечение фронтита, назначенное опытным врачом-оториноларингологом, полностью избавляет пациента от этого недуга, и как показывает наш опыт, рецидивы заболевания случаются крайне редко.
к. может быть чревато риногенными внутричерепными и глазничными осложнениями. Своевременное и правильное лечение фронтита, назначенное опытным врачом-оториноларингологом, полностью избавляет пациента от этого недуга, и как показывает наш опыт, рецидивы заболевания случаются крайне редко.

 Заболевание часто сопровождается частичной или полной потерей обоняния.
Заболевание часто сопровождается частичной или полной потерей обоняния. Для подтверждения диагноза проводится рентгенограмма лобных пазух. При подозрении на хронический фарингит ЛОР врач может назначить такие исследования, как МРТ или КТ сканирование лобных пазух, а также посев на флору содержимого синуса.
Для подтверждения диагноза проводится рентгенограмма лобных пазух. При подозрении на хронический фарингит ЛОР врач может назначить такие исследования, как МРТ или КТ сканирование лобных пазух, а также посев на флору содержимого синуса. м.н.
м.н.
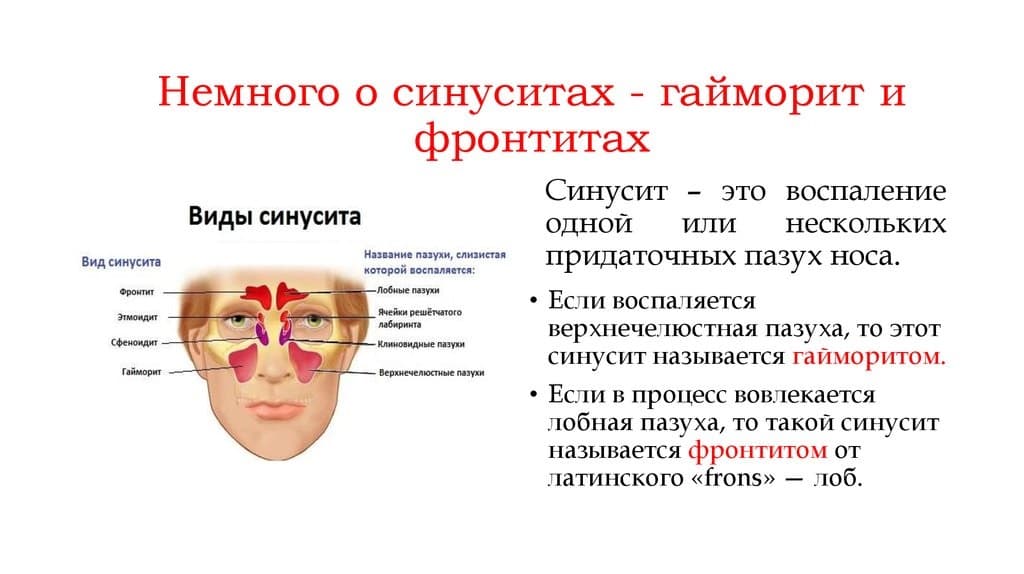 Суть операции заключается в открытии ее скальпелем и долотом для вымывания (выкачки) гноя под общим наркозом.
Суть операции заключается в открытии ее скальпелем и долотом для вымывания (выкачки) гноя под общим наркозом. Воспаление лобных пазух менее распространено, нежели воспаление гайморовых (гайморит), но болезнь протекает тяжелее, с очень неприятными симптомами. При неправильном лечении заболевание опасно своими осложнениями вплоть до менингита, сепсиса и проблем со зрением. Поэтому каждому важно знать, какие бывают причины фронтита, как проявляются его первые симптомы, какое лечение является эффективным, и какие меры профилактики помогут всего этого избежать.
Воспаление лобных пазух менее распространено, нежели воспаление гайморовых (гайморит), но болезнь протекает тяжелее, с очень неприятными симптомами. При неправильном лечении заболевание опасно своими осложнениями вплоть до менингита, сепсиса и проблем со зрением. Поэтому каждому важно знать, какие бывают причины фронтита, как проявляются его первые симптомы, какое лечение является эффективным, и какие меры профилактики помогут всего этого избежать.
 Да и лечение фронтита носа проходит тяжелее.
Да и лечение фронтита носа проходит тяжелее.

 Способность пазухи очищаться позволяет поддерживать работоспособность и выполнять свои функции бесперебойно.
Способность пазухи очищаться позволяет поддерживать работоспособность и выполнять свои функции бесперебойно.
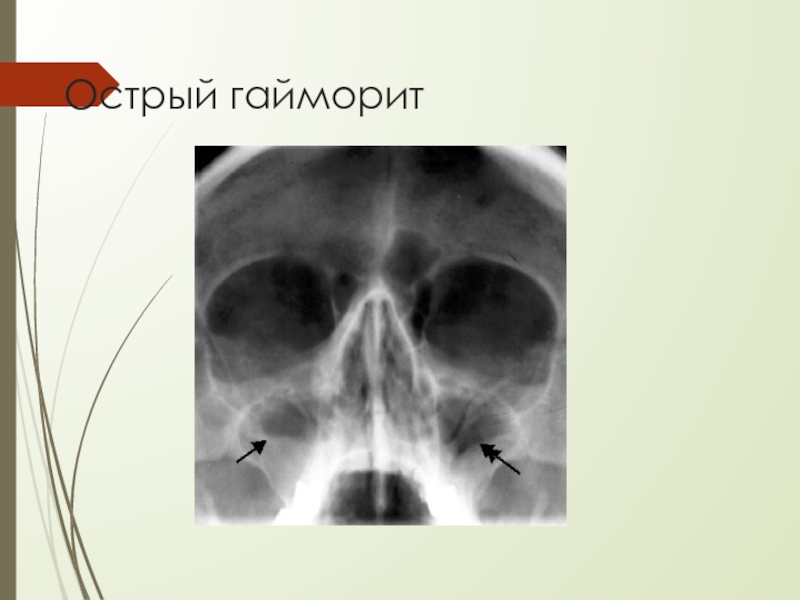
 Часто эта болезнь протекает вместе с гайморитом или этмоидитом. Воспаление может быть катаральным и гнойным, когда в поражённой пазухе скапливается гной.
Часто эта болезнь протекает вместе с гайморитом или этмоидитом. Воспаление может быть катаральным и гнойным, когда в поражённой пазухе скапливается гной.

 Эффективную схему лечения в каждом конкретном случае может назначить только оториноларинголог. Она может включать:
Эффективную схему лечения в каждом конкретном случае может назначить только оториноларинголог. Она может включать:


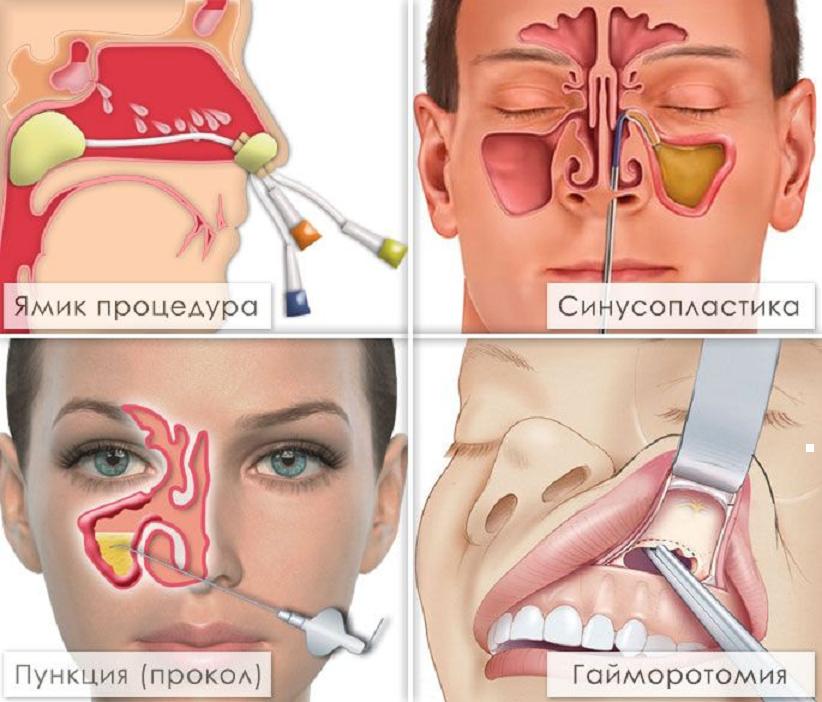
 Но иногда развиваются и такие грозные осложнения как менингит или абсцесс мозга.
Но иногда развиваются и такие грозные осложнения как менингит или абсцесс мозга. 
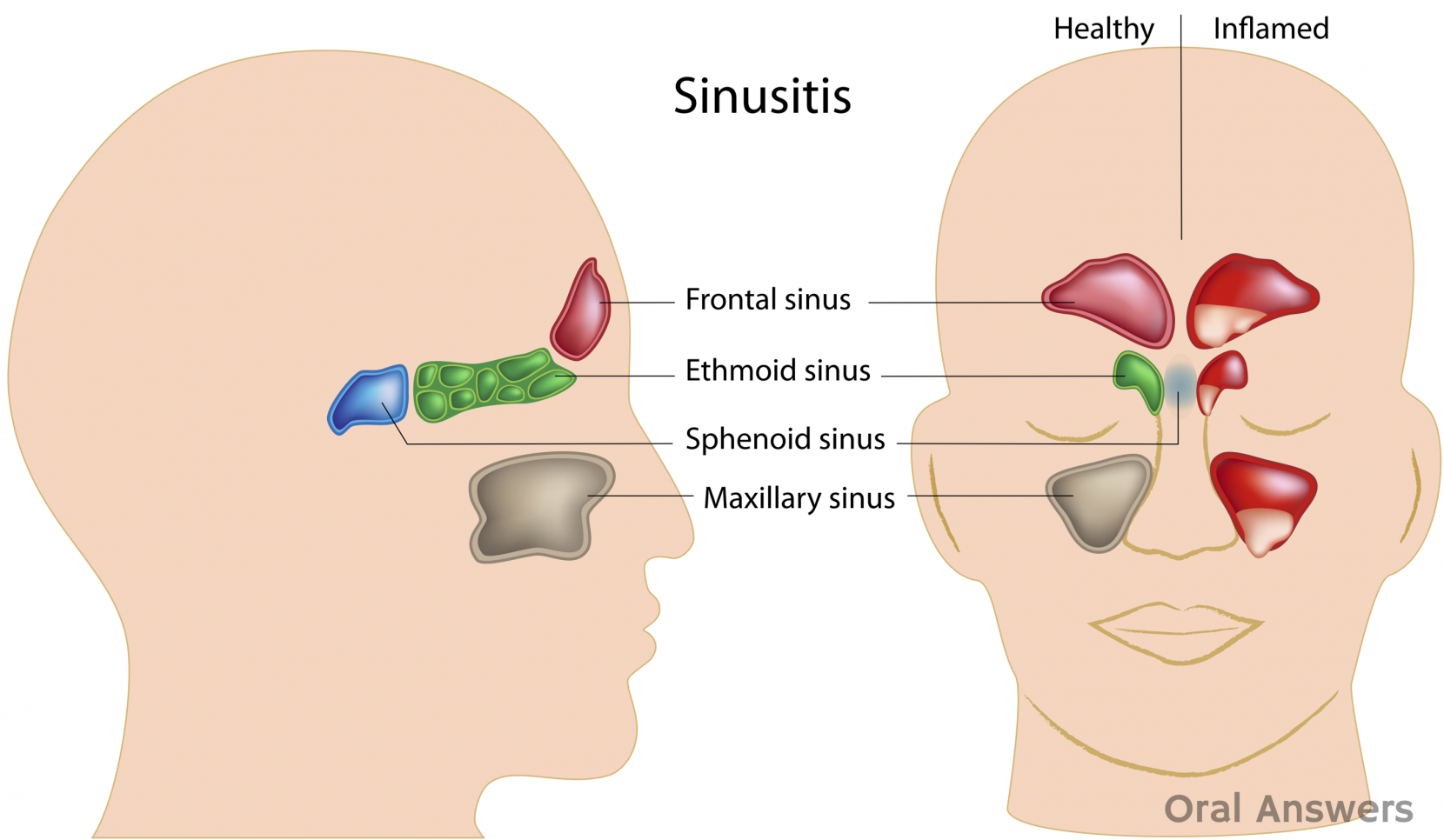

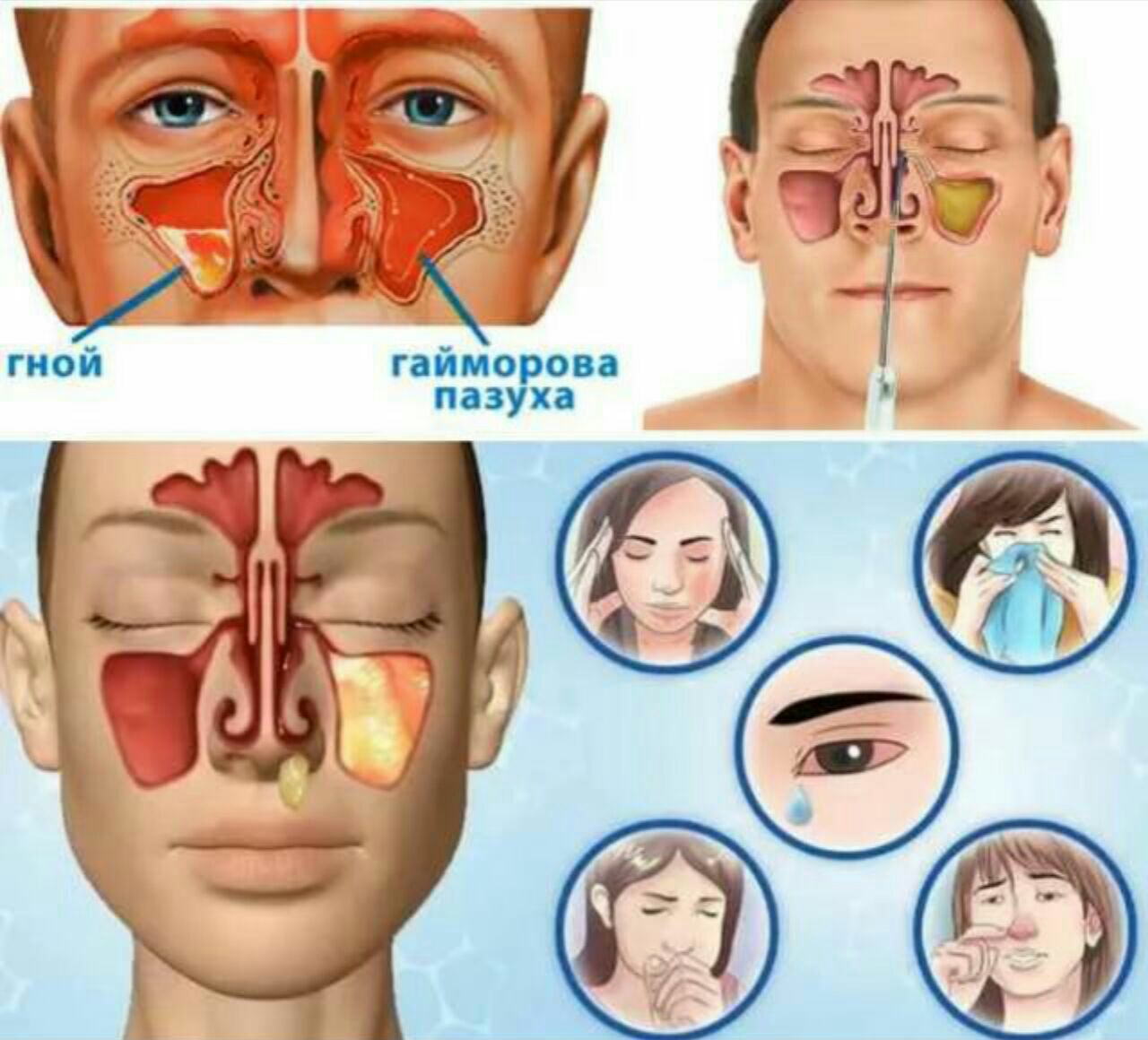
 При обострении хронического фронтита симптоматика усиливается и аналогична острому процессу, в запущенных случаях воспаление может распространиться на костную ткань, провоцируя формирование свищей и внутричерепных осложнений.
При обострении хронического фронтита симптоматика усиливается и аналогична острому процессу, в запущенных случаях воспаление может распространиться на костную ткань, провоцируя формирование свищей и внутричерепных осложнений.
 Использование «дышащих» тампонов и силиконовых стентов избавляет пациентов от неприятных ощущений в послеоперационном периоде. Малотравматичность и бескровность эндоскопической операции на лобной пазухе позволяет быстро вернутся к привычному ритму жизни. В стационаре пациенты находятся обычно один день.
Использование «дышащих» тампонов и силиконовых стентов избавляет пациентов от неприятных ощущений в послеоперационном периоде. Малотравматичность и бескровность эндоскопической операции на лобной пазухе позволяет быстро вернутся к привычному ритму жизни. В стационаре пациенты находятся обычно один день. Это также может вызвать ощущение повышенного давления вокруг глаз и лба.
Это также может вызвать ощущение повышенного давления вокруг глаз и лба. Здоровый ребенок может получить до шести таких инфекций в год, потому что в детстве иммунная система менее развита.
Здоровый ребенок может получить до шести таких инфекций в год, потому что в детстве иммунная система менее развита. Однако аллергия требует разных методов лечения, поэтому правильный диагноз важен.
Однако аллергия требует разных методов лечения, поэтому правильный диагноз важен. Однако полип может блокировать или ограничивать поток воздуха и слизи через носовые пазухи.
Однако полип может блокировать или ограничивать поток воздуха и слизи через носовые пазухи.

 Они могут вызвать дискомфорт и осложнения, если человек будет использовать их в течение длительного времени.
Они могут вызвать дискомфорт и осложнения, если человек будет использовать их в течение длительного времени.
 Это включает в себя регулярное мытье рук, особенно:
Это включает в себя регулярное мытье рук, особенно: Правильное лечение помогает предотвратить осложнения и улучшить качество жизни.
Правильное лечение помогает предотвратить осложнения и улучшить качество жизни. Из-за этого они с большей вероятностью забиваются и воспаляются.
Из-за этого они с большей вероятностью забиваются и воспаляются.

 Хронический синусит сложнее лечить с помощью лекарств и часто требует хирургического вмешательства для улучшения дренажа пазух.
Хронический синусит сложнее лечить с помощью лекарств и часто требует хирургического вмешательства для улучшения дренажа пазух.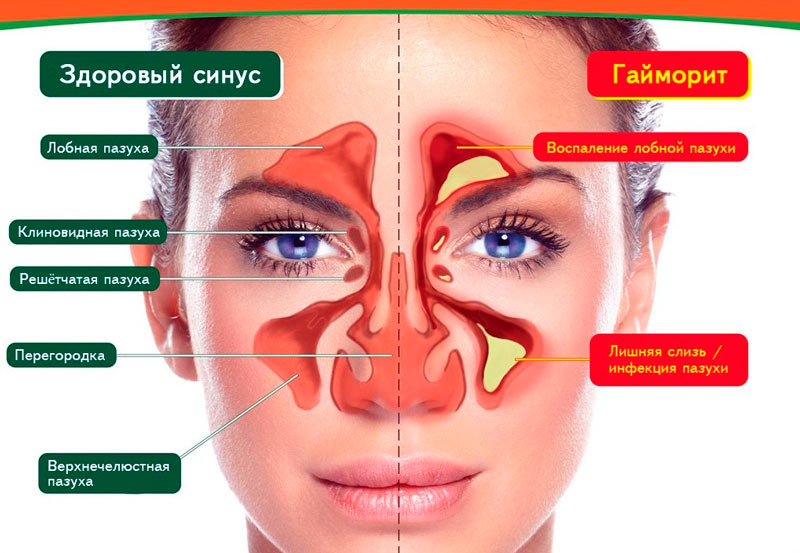 Ринит затрагивает только носовые ходы. Это могло быть вызвано простудой или аллергией.
Ринит затрагивает только носовые ходы. Это могло быть вызвано простудой или аллергией. Ваш аллерголог будет искать:
Ваш аллерголог будет искать:
 Только биопсия кости может определить, произошло ли это. Биопсию ткани пазухи берут гибкими инструментами, вводимыми через нос.
Только биопсия кости может определить, произошло ли это. Биопсию ткани пазухи берут гибкими инструментами, вводимыми через нос. Верхнечелюстные пазухи располагаются под каждым глазом, а клиновидные пазухи — в центре головы, под мозгом. Все носовые пазухи имеют отверстия, которые сообщаются с внутренней частью носа. Верхнечелюстные пазухи формируются первыми во время развития человека в утробе матери. Они очень маленькие при рождении и продолжают расти в детстве.Пазухи решетчатой кости также присутствуют при рождении, но небольшого размера. Клиновидная и лобная пазухи не видны на рентгеновских снимках при рождении, но продолжают расти в детстве. Около 10% населения не имеют лобной пазухи с одной стороны, а около 4% населения не имеют лобных пазух.
Верхнечелюстные пазухи располагаются под каждым глазом, а клиновидные пазухи — в центре головы, под мозгом. Все носовые пазухи имеют отверстия, которые сообщаются с внутренней частью носа. Верхнечелюстные пазухи формируются первыми во время развития человека в утробе матери. Они очень маленькие при рождении и продолжают расти в детстве.Пазухи решетчатой кости также присутствуют при рождении, но небольшого размера. Клиновидная и лобная пазухи не видны на рентгеновских снимках при рождении, но продолжают расти в детстве. Около 10% населения не имеют лобной пазухи с одной стороны, а около 4% населения не имеют лобных пазух. Раковины имеют очень богатый кровеносный сосуд под слизистой оболочкой, что позволяет передавать тепло к волосам, вдыхаемым через нос. Они также покрыты тонкой влажной слизистой оболочкой, которая отдает водяной пар и влажность вдыхаемому через нос воздуху.Слизистая оболочка также задерживает в воздухе посторонние частицы (пыль, пыльцу, споры плесени, частицы дыма, загрязнения воздуха, волокна ковра, насекомых и т. Д.) И, таким образом, фильтрует воздух до того, как он попадет в легкие. Раковины необходимы для нормальной функции носа, но при определенных условиях (простуда, вспышки аллергии, инфекции носовых пазух, химическое раздражение, врожденное увеличение) они могут работать неправильно или стать проблематичными. В этих условиях носовые раковины опухают и вызывают заложенность носа и затрудненное носовое дыхание или, возможно, даже закупорку дренажных путей пазух.Лекарства, предназначенные для контроля отека, могут быть эффективными для обращения вспять процесса. Иногда носовые раковины необратимо опухают, и для уменьшения их размера требуются процедуры.
Раковины имеют очень богатый кровеносный сосуд под слизистой оболочкой, что позволяет передавать тепло к волосам, вдыхаемым через нос. Они также покрыты тонкой влажной слизистой оболочкой, которая отдает водяной пар и влажность вдыхаемому через нос воздуху.Слизистая оболочка также задерживает в воздухе посторонние частицы (пыль, пыльцу, споры плесени, частицы дыма, загрязнения воздуха, волокна ковра, насекомых и т. Д.) И, таким образом, фильтрует воздух до того, как он попадет в легкие. Раковины необходимы для нормальной функции носа, но при определенных условиях (простуда, вспышки аллергии, инфекции носовых пазух, химическое раздражение, врожденное увеличение) они могут работать неправильно или стать проблематичными. В этих условиях носовые раковины опухают и вызывают заложенность носа и затрудненное носовое дыхание или, возможно, даже закупорку дренажных путей пазух.Лекарства, предназначенные для контроля отека, могут быть эффективными для обращения вспять процесса. Иногда носовые раковины необратимо опухают, и для уменьшения их размера требуются процедуры.
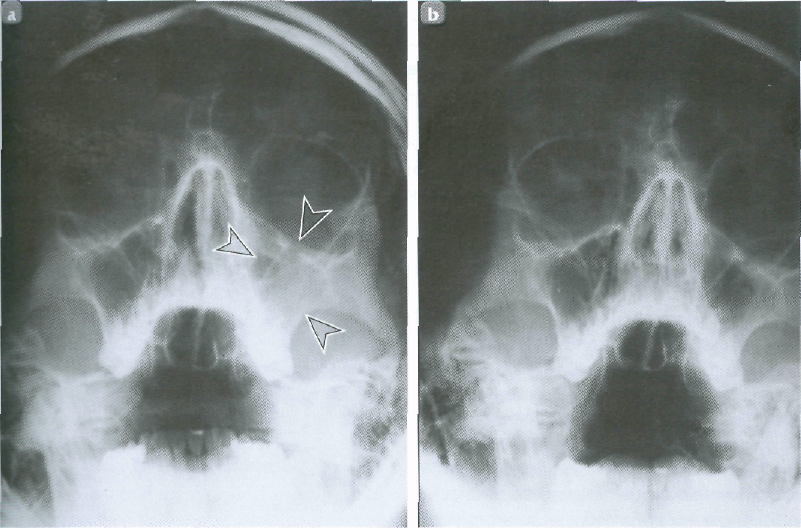 Это мешает очищению носовых пазух и носа. Помимо того, что слизистая оболочка толстая и ее трудно очистить, реснички не функционируют нормально во время вышеупомянутых состояний. Следовательно, слизь может накапливаться в носу и пазухах, вызывая заложенность носа и давление, и в конечном итоге слизистая может вторично инфицироваться бактериями.
Это мешает очищению носовых пазух и носа. Помимо того, что слизистая оболочка толстая и ее трудно очистить, реснички не функционируют нормально во время вышеупомянутых состояний. Следовательно, слизь может накапливаться в носу и пазухах, вызывая заложенность носа и давление, и в конечном итоге слизистая может вторично инфицироваться бактериями. Выяснить причину синусита может быть непросто. Иногда это может быть просто, например, при остром синусите (обычно вирусном или бактериальном). Выявить этиологию хронического синусита бывает сложнее. Существует несколько теорий, и причина, вероятно, является многофакторной (сверхактивный иммунный ответ на вдыхаемые инородные частицы, качество воздуха в окружающей среде пациента, бактерии в носу и пазухах, споры грибов в пазухах и вариации анатомии носовых пазух и носа).См. «Почему у меня синусит?» ниже.
Выяснить причину синусита может быть непросто. Иногда это может быть просто, например, при остром синусите (обычно вирусном или бактериальном). Выявить этиологию хронического синусита бывает сложнее. Существует несколько теорий, и причина, вероятно, является многофакторной (сверхактивный иммунный ответ на вдыхаемые инородные частицы, качество воздуха в окружающей среде пациента, бактерии в носу и пазухах, споры грибов в пазухах и вариации анатомии носовых пазух и носа).См. «Почему у меня синусит?» ниже. При эндоскопии из носа гнойные (инфицированные) выделения и отек дренажных путей носовых пазух указывают на синусит. Диагноз также подтверждается, если при компьютерной томографии выявляются пазухи, заполненные толстой слизистой, или пазухи, выстланные утолщенными слизистыми оболочками.
При эндоскопии из носа гнойные (инфицированные) выделения и отек дренажных путей носовых пазух указывают на синусит. Диагноз также подтверждается, если при компьютерной томографии выявляются пазухи, заполненные толстой слизистой, или пазухи, выстланные утолщенными слизистыми оболочками.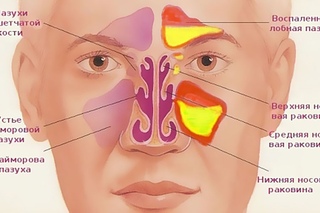 Вирусный синусит обычно сопровождает простуду, и у пациента могут быть «гриппоподобные» симптомы. Вирусные инфекции верхних дыхательных путей обычно проходят менее чем за одну неделю с помощью поддерживающих мер, таких как покой, гидратация, ацетаминофен, назальные или пероральные деконгестанты и полоскания носа физиологическим раствором.Бактериальный острый синусит обычно проявляется лихорадкой, лицевой болью, белыми или зелеными выделениями из носа и заложенностью носа. Антибиотики и поддерживающая терапия помогают уменьшить тяжесть и продолжительность острого синусита.
Вирусный синусит обычно сопровождает простуду, и у пациента могут быть «гриппоподобные» симптомы. Вирусные инфекции верхних дыхательных путей обычно проходят менее чем за одну неделю с помощью поддерживающих мер, таких как покой, гидратация, ацетаминофен, назальные или пероральные деконгестанты и полоскания носа физиологическим раствором.Бактериальный острый синусит обычно проявляется лихорадкой, лицевой болью, белыми или зелеными выделениями из носа и заложенностью носа. Антибиотики и поддерживающая терапия помогают уменьшить тяжесть и продолжительность острого синусита. Носовые полипы обычно растут гроздьями, как у винограда. Иногда один большой полип вырастает из одной пазухи и распространяется в нос. Хотя полипы более распространены, чем рак носа и носовых пазух, любой рост в носу должен быть оценен врачом по лечению ушей, горла и носа, чтобы исключить возможность рака.
Носовые полипы обычно растут гроздьями, как у винограда. Иногда один большой полип вырастает из одной пазухи и распространяется в нос. Хотя полипы более распространены, чем рак носа и носовых пазух, любой рост в носу должен быть оценен врачом по лечению ушей, горла и носа, чтобы исключить возможность рака. Бактериальная инфекция обычно возникает из-за закупорки дренажных путей пазухи (отек слизистой оболочки в дренажном отверстии может препятствовать прохождению пазухи, вызывая скопление слизи в пазухах). Причиной отека в области пазухи может быть вирусное воспаление, обострение аллергии, анатомическая анатомия в сочетании с вирусным или аллергическим воспалением, рост опухоли или полипа или любое заболевание, вызывающее отек слизистой оболочки.
Бактериальная инфекция обычно возникает из-за закупорки дренажных путей пазухи (отек слизистой оболочки в дренажном отверстии может препятствовать прохождению пазухи, вызывая скопление слизи в пазухах). Причиной отека в области пазухи может быть вирусное воспаление, обострение аллергии, анатомическая анатомия в сочетании с вирусным или аллергическим воспалением, рост опухоли или полипа или любое заболевание, вызывающее отек слизистой оболочки. Д. Цикл прерывается за счет открытия пути оттока носовых пазух и истончения слизистой, чтобы инфицированный материал мог стекать (противоотечные средства, стероиды, муколитики, полоскания носа физиологическим раствором) и устранением инфекции (антибиотики).Следует также обратить внимание на основное состояние, которое сделало пациента предрасположенным к острому синуситу.
Д. Цикл прерывается за счет открытия пути оттока носовых пазух и истончения слизистой, чтобы инфицированный материал мог стекать (противоотечные средства, стероиды, муколитики, полоскания носа физиологическим раствором) и устранением инфекции (антибиотики).Следует также обратить внимание на основное состояние, которое сделало пациента предрасположенным к острому синуситу.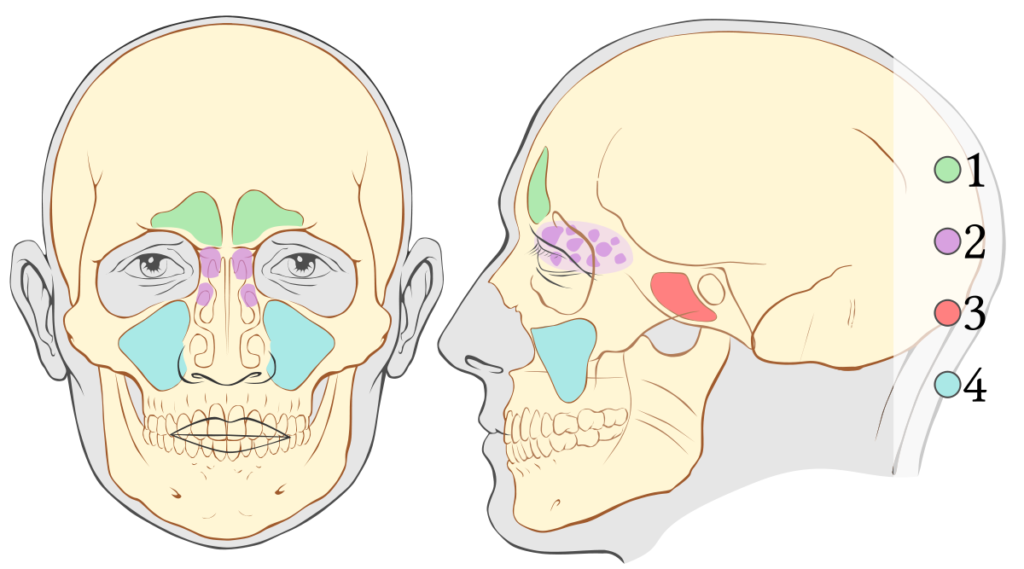 Некоторые исследователи считают, что хроническое воспаление вызвано определенными бактериями, обитающими в носу и пазухах, которые вызывают хроническую инфекцию, устойчивую к стандартным методам лечения, поскольку они образовали липкую защитную пленку (биопленку), защищающую бактериальные клетки от антибиотиков, полосканий для носа и спреев. .Другие считают, что бактерии в носу и пазухах выделяют токсин, что в конечном итоге приводит к воспалению пазух. Во многих сообщениях также указывается, что вдыхаемые споры грибов и реакция организма на них являются причиной стойкого воспаления. У некоторых пациентов могут быть другие заболевания, предрасполагающие их к хроническому воспалению или инфекции пазух (муковисцидоз, гранулематоз Вегенера, саркоидоз, ВИЧ / СПИД, синдром Картагенера, иммунодефицитные состояния). Уникальная анатомия носа и пазух пациента (узкие дренажные пути, искривленная перегородка, лишние закупоривающие клетки пазух) также может приводить к неэффективному дренажу слизистой пазухи и последующему рецидивирующему или стойкому воспалению.
Некоторые исследователи считают, что хроническое воспаление вызвано определенными бактериями, обитающими в носу и пазухах, которые вызывают хроническую инфекцию, устойчивую к стандартным методам лечения, поскольку они образовали липкую защитную пленку (биопленку), защищающую бактериальные клетки от антибиотиков, полосканий для носа и спреев. .Другие считают, что бактерии в носу и пазухах выделяют токсин, что в конечном итоге приводит к воспалению пазух. Во многих сообщениях также указывается, что вдыхаемые споры грибов и реакция организма на них являются причиной стойкого воспаления. У некоторых пациентов могут быть другие заболевания, предрасполагающие их к хроническому воспалению или инфекции пазух (муковисцидоз, гранулематоз Вегенера, саркоидоз, ВИЧ / СПИД, синдром Картагенера, иммунодефицитные состояния). Уникальная анатомия носа и пазух пациента (узкие дренажные пути, искривленная перегородка, лишние закупоривающие клетки пазух) также может приводить к неэффективному дренажу слизистой пазухи и последующему рецидивирующему или стойкому воспалению.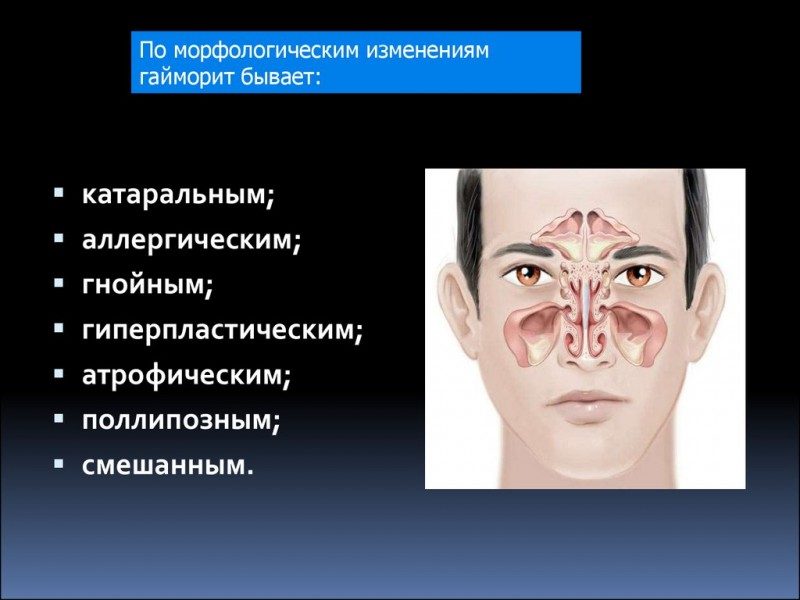
 «Наш подход к определенным условиям…
«Наш подход к определенным условиям… Используются компьютеризированная хирургическая навигация, специализированные эндоскопы и синусовые инструменты нового поколения. Для пациентов с раком носа или пазух мы часто тесно сотрудничаем с нашими коллегами из онкологии, нейрохирургии, хирургии рака головы и шеи и протезирования, чтобы обеспечить выдающуюся многопрофильную помощь.
Используются компьютеризированная хирургическая навигация, специализированные эндоскопы и синусовые инструменты нового поколения. Для пациентов с раком носа или пазух мы часто тесно сотрудничаем с нашими коллегами из онкологии, нейрохирургии, хирургии рака головы и шеи и протезирования, чтобы обеспечить выдающуюся многопрофильную помощь. Синусит — очень распространенная проблема, от которой ежегодно страдает каждый восьмой взрослый американец.Ежегодно почти 30 миллионов человек в США обращаются за медицинской помощью по поводу синусита.
Синусит — очень распространенная проблема, от которой ежегодно страдает каждый восьмой взрослый американец.Ежегодно почти 30 миллионов человек в США обращаются за медицинской помощью по поводу синусита. Набухание слизистых оболочек в носу или полостях пазух может блокировать эти отверстия, препятствуя оттоку слизи из носовых пазух.Бактерии заселяют не дренированную слизь, что может привести к бактериальному синуситу.
Набухание слизистых оболочек в носу или полостях пазух может блокировать эти отверстия, препятствуя оттоку слизи из носовых пазух.Бактерии заселяют не дренированную слизь, что может привести к бактериальному синуситу. Боль часто усиливается, если пострадавший наклоняется вперед.
Боль часто усиливается, если пострадавший наклоняется вперед.
 Другие состояния, которые могут увеличить риск бактериального синусита, включают:
Другие состояния, которые могут увеличить риск бактериального синусита, включают:

 Противоотечные спреи или таблетки также часто помогают облегчить симптомы. Обычно используются противоотечные средства: псевдоэфедрин и фенилэфрин или кортикостероиды, такие как флутиказон.
Противоотечные спреи или таблетки также часто помогают облегчить симптомы. Обычно используются противоотечные средства: псевдоэфедрин и фенилэфрин или кортикостероиды, такие как флутиказон. Лечение антибиотиками обычно назначается примерно на 10 дней, но более короткие курсы могут быть столь же эффективными, в зависимости от пораженных бактерий. Выбор антибиотика будет основан на том, какие бактерии, по мнению лечащего врача, могут быть вовлечены в инфекцию.
Лечение антибиотиками обычно назначается примерно на 10 дней, но более короткие курсы могут быть столь же эффективными, в зависимости от пораженных бактерий. Выбор антибиотика будет основан на том, какие бактерии, по мнению лечащего врача, могут быть вовлечены в инфекцию.
 Кроме того, если бактериальному синуситу предшествовало вирусное заболевание верхних дыхательных путей, его особенностью могла быть ангина.
Кроме того, если бактериальному синуситу предшествовало вирусное заболевание верхних дыхательных путей, его особенностью могла быть ангина.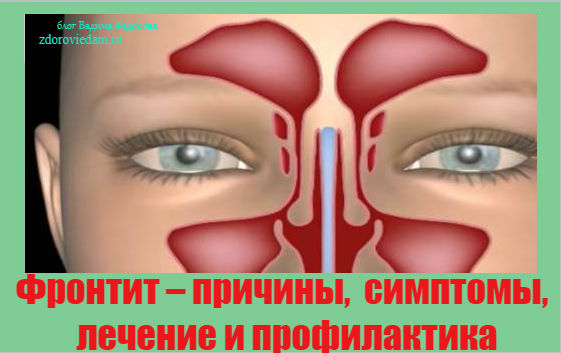 Персивалл Потт (1714–1788), хирург из больницы Святого Варфоломея в Лондоне, много сделал для разработки нейрохирургических методов лечения и повлиял на эту область, основывая вмешательство на меняющемся статусе пациента (Flamm, 1992; Tattersall and Tattersall, 2002).В современную медицинскую эпоху сохранилось несколько одноименных заболеваний, включая опухоль Потта и болезнь Потта (остеомиелит позвоночника со сдавлением спинного мозга). Потт выступал за раннюю трепанацию «опухшей опухоли», признавая, что это скопление «материи» (в отличие от крови), которую можно облегчить или предотвратить. Это было хирургически разумным доводом, хотя Потт не осознавал в полной мере инфекционную природу этого состояния или остеомиелита позвоночника в эпоху до бактериологии (Flamm, 1992).
Персивалл Потт (1714–1788), хирург из больницы Святого Варфоломея в Лондоне, много сделал для разработки нейрохирургических методов лечения и повлиял на эту область, основывая вмешательство на меняющемся статусе пациента (Flamm, 1992; Tattersall and Tattersall, 2002).В современную медицинскую эпоху сохранилось несколько одноименных заболеваний, включая опухоль Потта и болезнь Потта (остеомиелит позвоночника со сдавлением спинного мозга). Потт выступал за раннюю трепанацию «опухшей опухоли», признавая, что это скопление «материи» (в отличие от крови), которую можно облегчить или предотвратить. Это было хирургически разумным доводом, хотя Потт не осознавал в полной мере инфекционную природу этого состояния или остеомиелита позвоночника в эпоху до бактериологии (Flamm, 1992).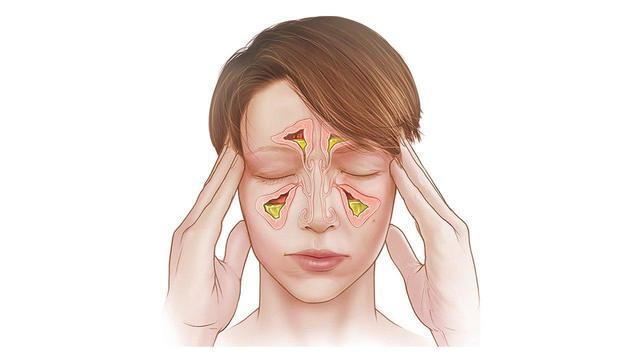 , 1999a, b). Они обнаружили 82 случая черепно-эпидуральной инфекции, ежегодная заболеваемость которых оценивается ниже одного случая на миллион (Nathoo et al., 1999b). В другой серии исследований, проведенных в общественной больнице США, черепно-эпидуральный абсцесс составил два из 31 случая (6%) внутричерепной инфекции, наблюдавшейся за 7-летний период (Harris et al., 1987). Обзор публикаций за период с 1970 по 2005 год показывает рост числа зарегистрированных случаев эпидурального абсцесса, что указывает на рост заболеваемости (Kombogiorgas and Solkani, 2006). КТ и МРТ, безусловно, повысили способность распознавать это заболевание. Возможно также, что эти необычные случаи представляют значительный клинический интерес в глазах лечащих врачей и о них все чаще сообщается.
, 1999a, b). Они обнаружили 82 случая черепно-эпидуральной инфекции, ежегодная заболеваемость которых оценивается ниже одного случая на миллион (Nathoo et al., 1999b). В другой серии исследований, проведенных в общественной больнице США, черепно-эпидуральный абсцесс составил два из 31 случая (6%) внутричерепной инфекции, наблюдавшейся за 7-летний период (Harris et al., 1987). Обзор публикаций за период с 1970 по 2005 год показывает рост числа зарегистрированных случаев эпидурального абсцесса, что указывает на рост заболеваемости (Kombogiorgas and Solkani, 2006). КТ и МРТ, безусловно, повысили способность распознавать это заболевание. Возможно также, что эти необычные случаи представляют значительный клинический интерес в глазах лечащих врачей и о них все чаще сообщается.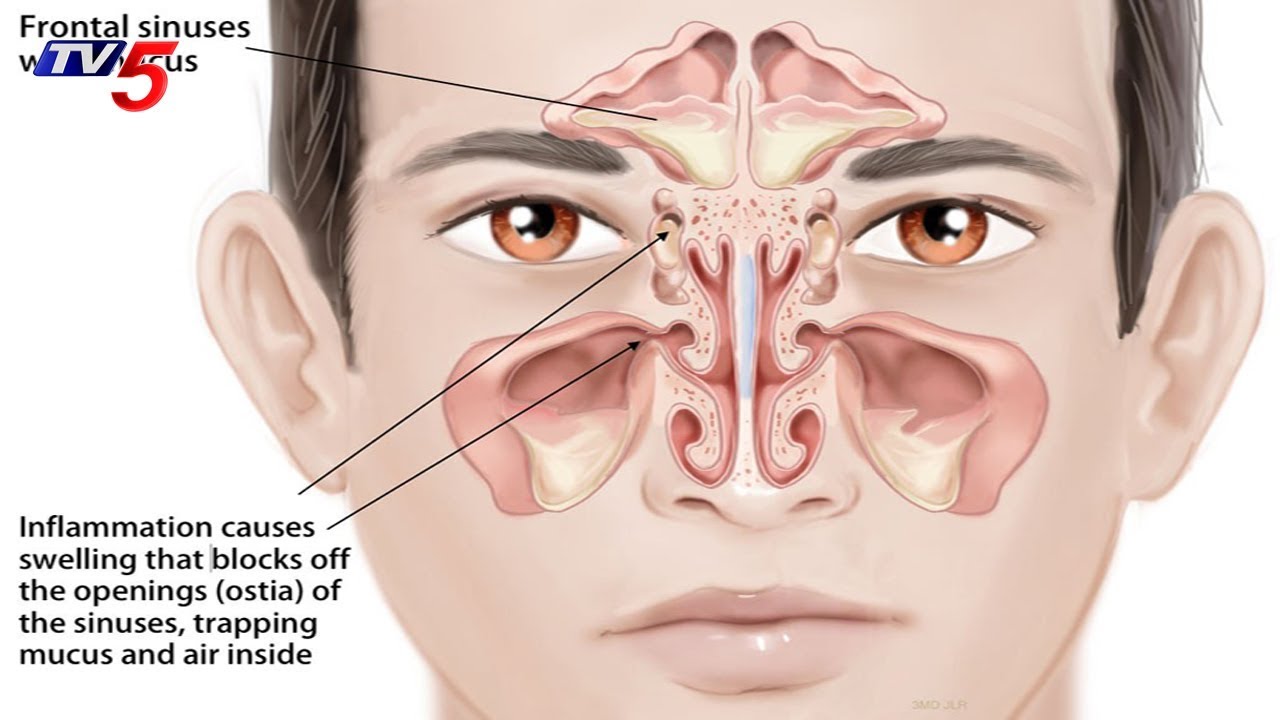 Некоторые случаи заболевания взрослых являются результатом состояний с ослабленным иммунитетом, но большинство из них — здоровые взрослые.
Некоторые случаи заболевания взрослых являются результатом состояний с ослабленным иммунитетом, но большинство из них — здоровые взрослые. , 1999а). По оценкам, заболеваемость в этом районе составляет один случай на 193 000 человек в год. По мнению авторов, это область, которая боролась с неблагоприятными социально-экономическими условиями и, до недавнего времени, с нехваткой ресурсов для многих людей (Nathoo et al., 1999a). Предположительно, это приведет к более высокому уровню заболеваемости по сравнению с районами, более богатыми ресурсами. По сравнению с более распространенным заболеванием, таким как внебольничный бактериальный менингит, в исследовании, проведенном в США с участием чуть более 10 миллионов человек с 1985 по 1995 год, ежегодная заболеваемость составила 2.4 на 100 000 человек (Schuchat et al., 1997).
, 1999а). По оценкам, заболеваемость в этом районе составляет один случай на 193 000 человек в год. По мнению авторов, это область, которая боролась с неблагоприятными социально-экономическими условиями и, до недавнего времени, с нехваткой ресурсов для многих людей (Nathoo et al., 1999a). Предположительно, это приведет к более высокому уровню заболеваемости по сравнению с районами, более богатыми ресурсами. По сравнению с более распространенным заболеванием, таким как внебольничный бактериальный менингит, в исследовании, проведенном в США с участием чуть более 10 миллионов человек с 1985 по 1995 год, ежегодная заболеваемость составила 2.4 на 100 000 человек (Schuchat et al., 1997). , 2004; Kastenbauer et al., 2004a, b). Это удивительно последовательный вывод.
, 2004; Kastenbauer et al., 2004a, b). Это удивительно последовательный вывод. Это воспаление или опухоль могут помешать правильному дренированию пазух. Накопление может привести к инфекции, которая вызывает еще большее воспаление и боль.
Это воспаление или опухоль могут помешать правильному дренированию пазух. Накопление может привести к инфекции, которая вызывает еще большее воспаление и боль.

 На
первой больной испытывает общее ухудшение состояния – повышение температуры
тела, гнусавость из-за заложенности носа, головную боль, сухость эпителия (жжение,
царапанье), затруднение дыхания, нарушение обоняния. На этой стадии вирус
внедряется в слизистую и начинает размножаться. На второй из-за воспалительного процесса в эпителии
происходит обильное отделение серозно-слизистого секрета. Иногда воспаление
распространяется на конъюнктиву, вызывая слезотечение и конъюнктивит, нарушая
дренаж придаточных пазух и среднего уха. Происходит нарушение гомеостаза
микрофлоры в пользу условно-патогенной и развиваются бактериальные осложнения. На 4-5 день наступает третья стадия. Отделяемое становится
мутным, желтым, а затем зеленым. Слизисто-гнойное отделяемое, затрудненное
дыхание, головная боль и общее недомогание постепенно стихают и на 8-14 день
исчезают.
На
первой больной испытывает общее ухудшение состояния – повышение температуры
тела, гнусавость из-за заложенности носа, головную боль, сухость эпителия (жжение,
царапанье), затруднение дыхания, нарушение обоняния. На этой стадии вирус
внедряется в слизистую и начинает размножаться. На второй из-за воспалительного процесса в эпителии
происходит обильное отделение серозно-слизистого секрета. Иногда воспаление
распространяется на конъюнктиву, вызывая слезотечение и конъюнктивит, нарушая
дренаж придаточных пазух и среднего уха. Происходит нарушение гомеостаза
микрофлоры в пользу условно-патогенной и развиваются бактериальные осложнения. На 4-5 день наступает третья стадия. Отделяемое становится
мутным, желтым, а затем зеленым. Слизисто-гнойное отделяемое, затрудненное
дыхание, головная боль и общее недомогание постепенно стихают и на 8-14 день
исчезают. Поэтому
даже небольшой отек слизистых у грудничка вызывает выраженное затруднение
дыхания, вплоть до его полного прекращения. Малыш не может сосать, становится
беспокойным, плачет, теряет вес, плохо спит. У него повышается температура,
нарушается пищеварение, теряется жидкость с рвотой и жидким стулом. Нарушение носового дыхания для младенца опасно повышением
внутричерепного давления и раздражением оболочек мозга. Воспалительный процесс
стремительно «спускается» вниз, вызывая бронхопневмонию. Поэтому так важно
своевременно и правильно подобрать тактику лечения ринита у маленьких детей.
Поэтому
даже небольшой отек слизистых у грудничка вызывает выраженное затруднение
дыхания, вплоть до его полного прекращения. Малыш не может сосать, становится
беспокойным, плачет, теряет вес, плохо спит. У него повышается температура,
нарушается пищеварение, теряется жидкость с рвотой и жидким стулом. Нарушение носового дыхания для младенца опасно повышением
внутричерепного давления и раздражением оболочек мозга. Воспалительный процесс
стремительно «спускается» вниз, вызывая бронхопневмонию. Поэтому так важно
своевременно и правильно подобрать тактику лечения ринита у маленьких детей.

 Они
не нарушают микроциркуляцию эпителия и могут использоваться более длительными
курсами.
Они
не нарушают микроциркуляцию эпителия и могут использоваться более длительными
курсами. Температура (невысокая) может быть, но не обязательно. Даже если вы подозреваете, что у вас развилась аллергическая реакция, в любом случае нужно обратиться к врачу — для начала к терапевту. Грамотно собранный анамнез (история заболевания) позволит установить диагноз. Пациент может помочь специалисту в этом, обратив внимание на особенности проявлений заболевания.
Температура (невысокая) может быть, но не обязательно. Даже если вы подозреваете, что у вас развилась аллергическая реакция, в любом случае нужно обратиться к врачу — для начала к терапевту. Грамотно собранный анамнез (история заболевания) позволит установить диагноз. Пациент может помочь специалисту в этом, обратив внимание на особенности проявлений заболевания.
 Ещё сложнее понять, на что именно проявилась аллергия. Врач-педиатр и кандидат медицинских наук Рабият Зайниддинова объясняет, как вовремя выявить аллергию, чем её лечить и как помочь ребёнку, у которого одновременно текут слёзы, заложен нос и всё чешется.
Ещё сложнее понять, на что именно проявилась аллергия. Врач-педиатр и кандидат медицинских наук Рабият Зайниддинова объясняет, как вовремя выявить аллергию, чем её лечить и как помочь ребёнку, у которого одновременно текут слёзы, заложен нос и всё чешется.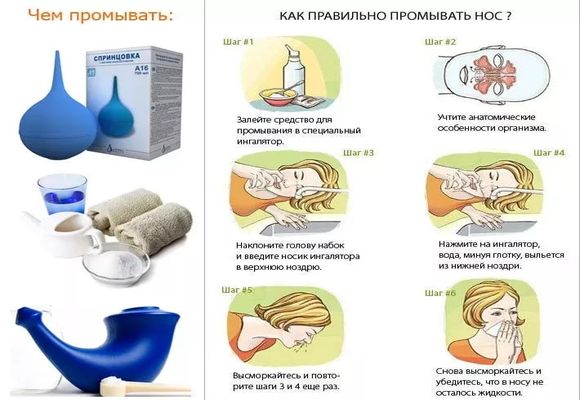
 Без своевременной и грамотной медицинской помощи аллергия у ребёнка может принять тяжёлую форму или приведёт к осложнениям (например, развитию бронхиальной астмы).
Без своевременной и грамотной медицинской помощи аллергия у ребёнка может принять тяжёлую форму или приведёт к осложнениям (например, развитию бронхиальной астмы). В особо тяжёлых случаях есть риск развития блефарита, уевита.
В особо тяжёлых случаях есть риск развития блефарита, уевита.
 Самый эффективный сегодня метод — аллерген-специфическая иммунотерапия (АСИТ). Главная задача этой терапии — выработать у детского организма иммунологическую толерантность к причинно-значимому аллергену. Для этого ребёнку вводят (по заранее назначенной схеме) аллергенсодержащее вещество в малых количествах. При этом от раза к разу дозировку увеличивают. Препараты существуют в форме инъекций, капель и таблеток.
Самый эффективный сегодня метод — аллерген-специфическая иммунотерапия (АСИТ). Главная задача этой терапии — выработать у детского организма иммунологическую толерантность к причинно-значимому аллергену. Для этого ребёнку вводят (по заранее назначенной схеме) аллергенсодержащее вещество в малых количествах. При этом от раза к разу дозировку увеличивают. Препараты существуют в форме инъекций, капель и таблеток. Ограничить контакты с животными — аллергены могут накапливаться в их шерсти. Обеспечить гипоаллергенный быт: тут помогут очистители, увлажнители, влажная уборка.
Ограничить контакты с животными — аллергены могут накапливаться в их шерсти. Обеспечить гипоаллергенный быт: тут помогут очистители, увлажнители, влажная уборка.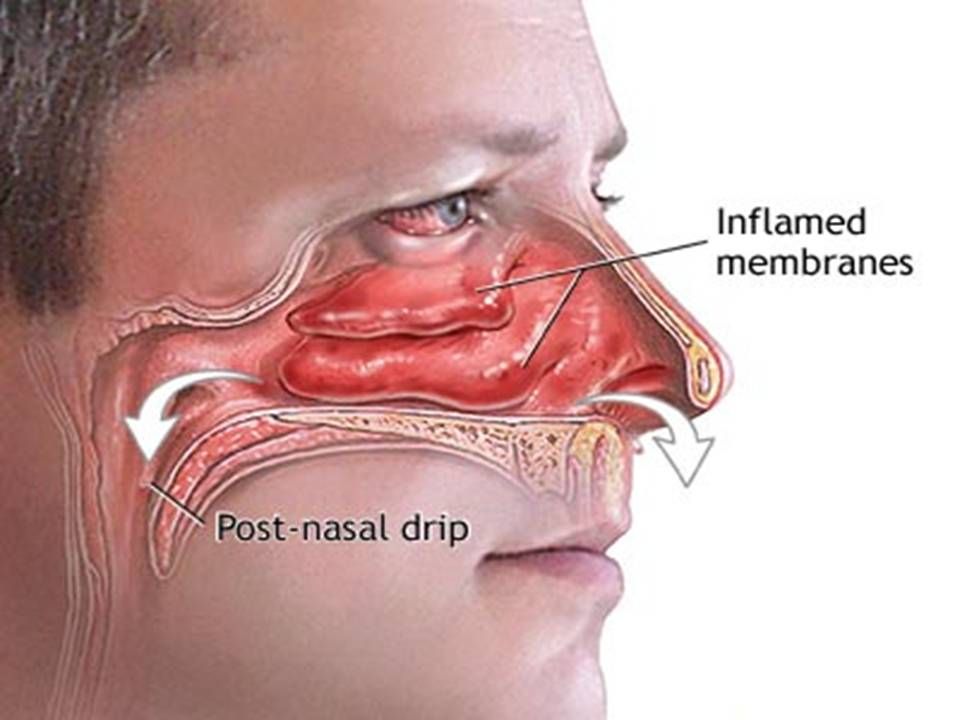

 Лечение насморка у детей: быстро и эффективно К сожалению, иногда лечение насморка у детей в домашних условиях не приносит должного результата. Насторожить родителей должен затяжной ринит, при котором насморк не проходит дольше недели. А также ситуация, когда слизь стала густой и приобрела зеленоватый оттенок. Это говорит о присоединении бактериальной инфекции, и возможном развитии осложнений. Медлить в этом случае нельзя – только педиатр сможет точно установить диагноз, и назначить нужные процедуры и препараты.
Лечение насморка у детей: быстро и эффективно К сожалению, иногда лечение насморка у детей в домашних условиях не приносит должного результата. Насторожить родителей должен затяжной ринит, при котором насморк не проходит дольше недели. А также ситуация, когда слизь стала густой и приобрела зеленоватый оттенок. Это говорит о присоединении бактериальной инфекции, и возможном развитии осложнений. Медлить в этом случае нельзя – только педиатр сможет точно установить диагноз, и назначить нужные процедуры и препараты. Однако стоит научиться различать вирусные, воспалительные или аллергические признаки заболевания.
Однако стоит научиться различать вирусные, воспалительные или аллергические признаки заболевания.
 Обычно, здесь также присутствует зуд, покраснение и слезоточивость глаз
Обычно, здесь также присутствует зуд, покраснение и слезоточивость глаз Любым из этих растворов закапывать малышу в носик по 1 капле в каждую ноздрю.
Любым из этих растворов закапывать малышу в носик по 1 капле в каждую ноздрю.

/GettyImages-169972472-58adf3253df78c345bf8c1b9.jpg)
 А еще эстроген усиливает выработку слизи.
А еще эстроген усиливает выработку слизи.


 Известны случаи выработки антител к интерферону человека в организме кошек. Зная патогенетический процесс герпесвирусов, важно учитывать видовую специфичность интерферона.
Известны случаи выработки антител к интерферону человека в организме кошек. Зная патогенетический процесс герпесвирусов, важно учитывать видовую специфичность интерферона. При тяжелом течении заболевания дозу и кратность применения следует увеличить вдвое.
При тяжелом течении заболевания дозу и кратность применения следует увеличить вдвое. Это называется ринитом.
Это называется ринитом.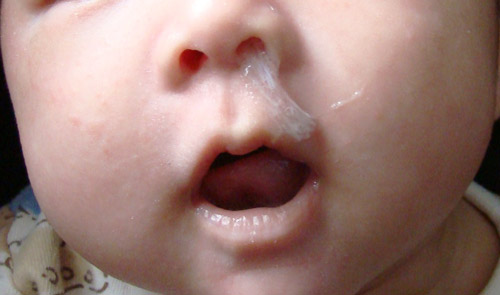 Считается, что это состояние может возникнуть при увеличении кровотока в носу. Это может привести к отеку и увеличению выработки слизи.
Считается, что это состояние может возникнуть при увеличении кровотока в носу. Это может привести к отеку и увеличению выработки слизи.
 Это может вызвать стойкий насморк с прозрачной жидкостью.
Это может вызвать стойкий насморк с прозрачной жидкостью. Обычно симптомы исчезают вскоре после родов.
Обычно симптомы исчезают вскоре после родов.
 Утечка спинномозговой жидкости также может произойти спонтанно. Это серьезное заболевание, требующее немедленного медицинского обследования.
Утечка спинномозговой жидкости также может произойти спонтанно. Это серьезное заболевание, требующее немедленного медицинского обследования.


 Случайно что-то может застрять в носу. Назальный спрей может вытечь обратно, если вы не позволите ему стекать в заднюю часть носа и носовые пазухи.
Случайно что-то может застрять в носу. Назальный спрей может вытечь обратно, если вы не позволите ему стекать в заднюю часть носа и носовые пазухи.



 «Если это вызвано чем-то другим, кроме аллергии, это называется вазомоторным ринитом.« Вазомоторный »просто означает сужение или расширение кровеносных сосудов.
«Если это вызвано чем-то другим, кроме аллергии, это называется вазомоторным ринитом.« Вазомоторный »просто означает сужение или расширение кровеносных сосудов.

 Чаще всего насморк вызывается аллергическим ринитом или простудой.
Чаще всего насморк вызывается аллергическим ринитом или простудой. Это также может быть идиопатическим (без известной причины) или из-за повышенного внутричерепного давления.
Это также может быть идиопатическим (без известной причины) или из-за повышенного внутричерепного давления.
 Вы можете предложить панацею?
Вы можете предложить панацею? таблетка.
таблетка.
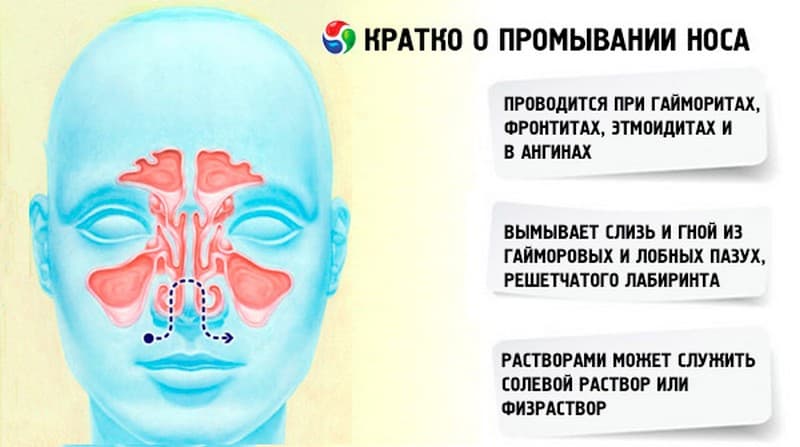
 O. Box 536475, Орландо, Флорида 32853-6475. Читатели также могут заказать информационные бюллетени о здоровье на сайте www.rbmamall.com.
O. Box 536475, Орландо, Флорида 32853-6475. Читатели также могут заказать информационные бюллетени о здоровье на сайте www.rbmamall.com. Противоотечные средства также связаны с побочными эффектами, такими как головокружение, нервозность и высокое кровяное давление.
Противоотечные средства также связаны с побочными эффектами, такими как головокружение, нервозность и высокое кровяное давление. Закачивая соленую воду в ноздри, вы можете помочь разжижить слизь в носовых проходах и вымыть ее.
Закачивая соленую воду в ноздри, вы можете помочь разжижить слизь в носовых проходах и вымыть ее.

 Вот семь распространенных причин, по которым у вас не перестанет течь нос, и как выключить кран.
Вот семь распространенных причин, по которым у вас не перестанет течь нос, и как выключить кран.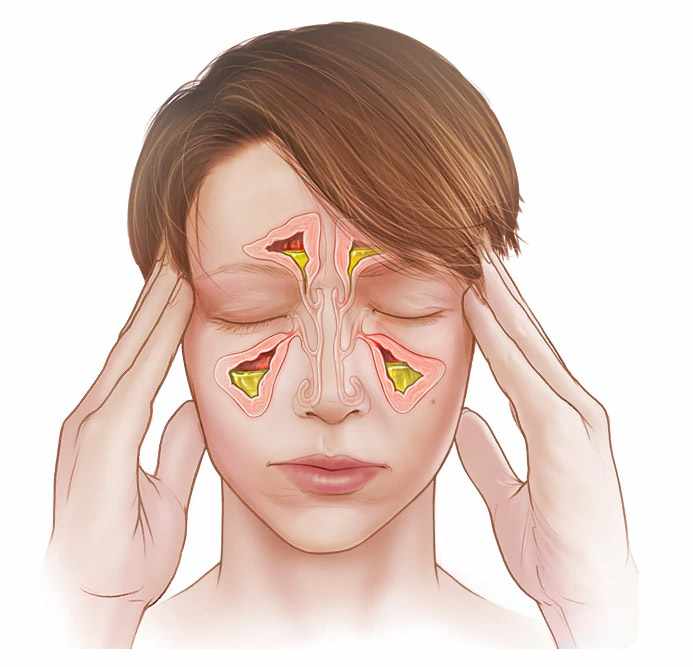 Voigt. И Судафед, и Актифед подходят под все требования.
Voigt. И Судафед, и Актифед подходят под все требования.
 Аллергия вызывает выделение химического вещества гистамина, который непосредственно вызывает указанные симптомы.
Аллергия вызывает выделение химического вещества гистамина, который непосредственно вызывает указанные симптомы. Доктор Фойгт отмечает, что аллергия иногда может переходить в инфекцию носовых пазух.
Доктор Фойгт отмечает, что аллергия иногда может переходить в инфекцию носовых пазух. «Скорее всего, это попытка вывести раздражитель из организма», — говорит доктор Фойгт.
«Скорее всего, это попытка вывести раздражитель из организма», — говорит доктор Фойгт. «Они имеют желеобразную консистенцию, состоят из воспалительных клеток и могут вызывать хронический насморк», — объясняет доктор Фойгт. Если они у вас есть, вы можете заметить снижение обоняния, лицевого давления или даже иногда затрудненное дыхание (если полипы разрастаются).Документы не совсем понимают, что их вызывает, но похоже, что они связаны с аллергией и инфекциями.
«Они имеют желеобразную консистенцию, состоят из воспалительных клеток и могут вызывать хронический насморк», — объясняет доктор Фойгт. Если они у вас есть, вы можете заметить снижение обоняния, лицевого давления или даже иногда затрудненное дыхание (если полипы разрастаются).Документы не совсем понимают, что их вызывает, но похоже, что они связаны с аллергией и инфекциями.

 Нет повышенного риска менингита при утечке спинномозговой жидкости.
Нет повышенного риска менингита при утечке спинномозговой жидкости. Часто врач осматривает ваш нос с помощью эндоскопа. Врач также может попросить вас наклониться вперед на несколько минут, чтобы проверить, не выходит ли из носа дренаж. Если дренаж можно собрать, его часто отправляют на лабораторные исследования, чтобы подтвердить, что это спинномозговая жидкость. Ваши уши также будут исследованы. Для определения места утечки, а также изменений структур и особенностей в области головного или спинного мозга могут быть заказаны один или несколько из следующих тестов:
Часто врач осматривает ваш нос с помощью эндоскопа. Врач также может попросить вас наклониться вперед на несколько минут, чтобы проверить, не выходит ли из носа дренаж. Если дренаж можно собрать, его часто отправляют на лабораторные исследования, чтобы подтвердить, что это спинномозговая жидкость. Ваши уши также будут исследованы. Для определения места утечки, а также изменений структур и особенностей в области головного или спинного мозга могут быть заказаны один или несколько из следующих тестов:
 После того, как были опробованы консервативные методы лечения, эпидуральная повязка с кровью является наиболее распространенным методом лечения утечки спинномозговой жидкости. В этой процедуре ваша собственная кровь вводится в позвоночный канал. Образующийся сгусток крови создает уплотнение, чтобы остановить утечку.Если несколько попыток эпидуральных пластырей кровью не помогли, можно попробовать другие материалы для трансплантации, такие как эпидуральный фибриновый клей, жировые или мышечные пластыри. Если эти методы не увенчались успехом, другие хирургические подходы к устранению утечки включают использование швов (швов) или зажимов для аневризмы.
После того, как были опробованы консервативные методы лечения, эпидуральная повязка с кровью является наиболее распространенным методом лечения утечки спинномозговой жидкости. В этой процедуре ваша собственная кровь вводится в позвоночный канал. Образующийся сгусток крови создает уплотнение, чтобы остановить утечку.Если несколько попыток эпидуральных пластырей кровью не помогли, можно попробовать другие материалы для трансплантации, такие как эпидуральный фибриновый клей, жировые или мышечные пластыри. Если эти методы не увенчались успехом, другие хирургические подходы к устранению утечки включают использование швов (швов) или зажимов для аневризмы.



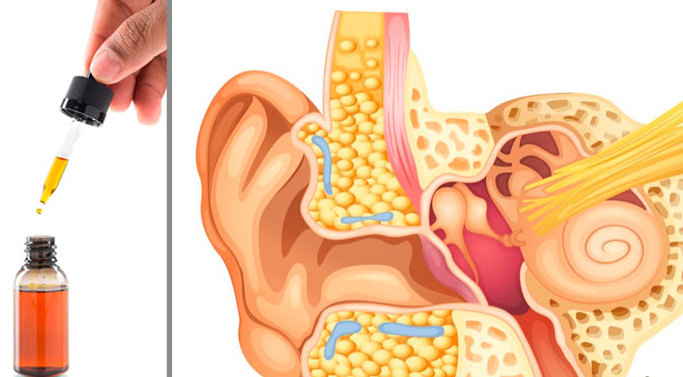





 Строение уха и ушной раковины
Строение уха и ушной раковины Ка правильно подготовить ухо к процедуре
Ка правильно подготовить ухо к процедуре












 Камфорное масло – средство, доказавшее свою эффективность при многих болезнях и недомоганиях. Боли в ухе доставляют значительный дискомфорт. Масло камфоры зачастую применяется при лечении различных заболеваний уха – наружного, внутреннего, среднего отита, а также его используют в случае, если необходимо извлечь из уха насекомое и при борьбе с серными пробками. Чрезвычайно важно знать правила применения масла в разных ситуациях, иначе состояние пациента может усугубиться.
Камфорное масло – средство, доказавшее свою эффективность при многих болезнях и недомоганиях. Боли в ухе доставляют значительный дискомфорт. Масло камфоры зачастую применяется при лечении различных заболеваний уха – наружного, внутреннего, среднего отита, а также его используют в случае, если необходимо извлечь из уха насекомое и при борьбе с серными пробками. Чрезвычайно важно знать правила применения масла в разных ситуациях, иначе состояние пациента может усугубиться.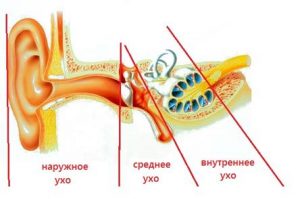 Это заболевание еще называют воспалением наружного уха. При этом обычно в слуховом проходе ощущается зуд, жжение, но снижения слуха не происходит. В этом случае камфорное масло закапывается в слуховой проход. Чтобы это осуществить, пациент должен расположиться так, чтобы больное ухо находилось горизонтально.
Это заболевание еще называют воспалением наружного уха. При этом обычно в слуховом проходе ощущается зуд, жжение, но снижения слуха не происходит. В этом случае камфорное масло закапывается в слуховой проход. Чтобы это осуществить, пациент должен расположиться так, чтобы больное ухо находилось горизонтально. Это заболевание отличается выраженным болевым синдромом и значительным снижением способности слышать. Внутренний отит требует безотлагательной консультации специалиста. Вовремя не принятые меры могут вылиться в тяжелые осложнения. Для облегчения боли можно использовать ватный тампон, пропитанный подогретым маслом камфоры – он вставляется в слуховое отверстие на 2-3 часа.
Это заболевание отличается выраженным болевым синдромом и значительным снижением способности слышать. Внутренний отит требует безотлагательной консультации специалиста. Вовремя не принятые меры могут вылиться в тяжелые осложнения. Для облегчения боли можно использовать ватный тампон, пропитанный подогретым маслом камфоры – он вставляется в слуховое отверстие на 2-3 часа. Непозволительно игнорировать проявления отита у детей, однако не спешите закапывать камфорное масло в ухо ребенку. В данном случае в первую очередь необходима помощь специалиста. Однако при возникновении острой боли ночью, когда нет возможности посетить врача, мамы задумываются, можно ли капать в ухо ребенку камфорное масло. Для снятия боли можно использовать компрессы с камфорным маслом. Важно помнить, что при появлении гноя тепловые процедуры следует прекратить.
Непозволительно игнорировать проявления отита у детей, однако не спешите закапывать камфорное масло в ухо ребенку. В данном случае в первую очередь необходима помощь специалиста. Однако при возникновении острой боли ночью, когда нет возможности посетить врача, мамы задумываются, можно ли капать в ухо ребенку камфорное масло. Для снятия боли можно использовать компрессы с камфорным маслом. Важно помнить, что при появлении гноя тепловые процедуры следует прекратить.









 Симптомы заболевания отомикоза:
Симптомы заболевания отомикоза: При наличии гнойных выделений требуется бактериальный посев, а полученная на пробу жидкость, изученная под микроскопом, определяет вид патогенного микроорганизма, спровоцировавшего обострение и болезненность наружного уха. После всех этих обследований можно поставить окончательный диагноз и начать усердное лечение, хирургическое или консервативное, на выбор отоларинголога.
При наличии гнойных выделений требуется бактериальный посев, а полученная на пробу жидкость, изученная под микроскопом, определяет вид патогенного микроорганизма, спровоцировавшего обострение и болезненность наружного уха. После всех этих обследований можно поставить окончательный диагноз и начать усердное лечение, хирургическое или консервативное, на выбор отоларинголога. Вам будет поставлен точный диагноз и врач сможет подобрать самое эффективное лечение и уход, на основании большого количества индивидуальных параметров вашей кожи.
Вам будет поставлен точный диагноз и врач сможет подобрать самое эффективное лечение и уход, на основании большого количества индивидуальных параметров вашей кожи.  Б., Попова И.А., Шадрин Г.Б.
Б., Попова И.А., Шадрин Г.Б. Болезнь наиболее распространена среди людей, длительно находящихся в условиях повышенной влажности.
Болезнь наиболее распространена среди людей, длительно находящихся в условиях повышенной влажности.
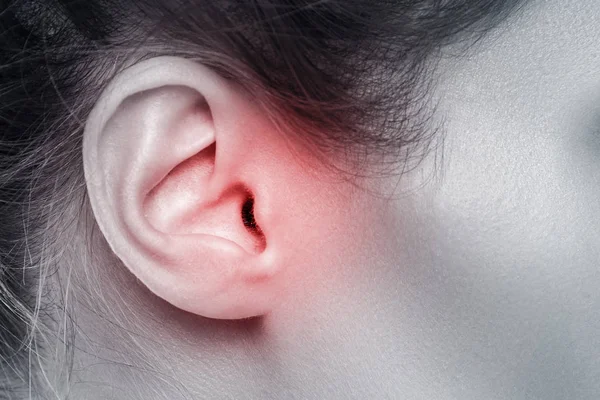
 Впоследствии поражение захватывает среднее и внутреннее ухо, что может привести к развитию менингита и отогенным абсцессам головного мозга.
Впоследствии поражение захватывает среднее и внутреннее ухо, что может привести к развитию менингита и отогенным абсцессам головного мозга.  Снижение слуха не является характерной жалобой, однако при фурункуле крупных размеров, перекрывающем просвет наружного слухового прохода, можно наблюдать картину кондуктивной тугоухости на стороне пораженного уха.
Снижение слуха не является характерной жалобой, однако при фурункуле крупных размеров, перекрывающем просвет наружного слухового прохода, можно наблюдать картину кондуктивной тугоухости на стороне пораженного уха.  При эритематозной форме отмечаются выраженная гиперемия и отек кожных покровов всей ушной раковины с четкими краями, включая мочку уха. При пальпации определяется резкая болезненность. Для буллезной формы заболевания характерно образование пузырей с серозным содержимым на фоне гиперемии ушной раковины. При буллезно-геморрагической форме определяются пузыри с серозно-геморрагическим содержимым. Возможно также распространение рожистого воспаления на барабанную перепонку, при этом возникает рожистый средний отит. Дифференциальная диагностика проводится с хондроперихондритом ушной раковины (мочка уха в воспалительный процесс не включена), а также с мастоидитом (при распространении гиперемии на область сосцевидного отростка).
При эритематозной форме отмечаются выраженная гиперемия и отек кожных покровов всей ушной раковины с четкими краями, включая мочку уха. При пальпации определяется резкая болезненность. Для буллезной формы заболевания характерно образование пузырей с серозным содержимым на фоне гиперемии ушной раковины. При буллезно-геморрагической форме определяются пузыри с серозно-геморрагическим содержимым. Возможно также распространение рожистого воспаления на барабанную перепонку, при этом возникает рожистый средний отит. Дифференциальная диагностика проводится с хондроперихондритом ушной раковины (мочка уха в воспалительный процесс не включена), а также с мастоидитом (при распространении гиперемии на область сосцевидного отростка). Для клинической картины хондроперихондрита характерна боль в области ушной раковины или наружного слухового прохода с иррадиацией в прилегающие ткани. Отек и гиперемия распространяются по всей ушной раковине, исключая мочку уха. В дальнейшем возможно появление флюктуации, за счет образования гнойного экссудата. При прогрессировании заболевания происходит расплавление хряща с отторжением некротизированных тканей и последующей деформацией ушной раковины. Дифференциальный диагноз проводят с рожистым воспалением и отогематомой.
Для клинической картины хондроперихондрита характерна боль в области ушной раковины или наружного слухового прохода с иррадиацией в прилегающие ткани. Отек и гиперемия распространяются по всей ушной раковине, исключая мочку уха. В дальнейшем возможно появление флюктуации, за счет образования гнойного экссудата. При прогрессировании заболевания происходит расплавление хряща с отторжением некротизированных тканей и последующей деформацией ушной раковины. Дифференциальный диагноз проводят с рожистым воспалением и отогематомой. При данном заболевании возможны осложнения в виде арахноидита, менингита, абсцесса мозга, периферического пареза лицевого нерва, а также вестибулярные расстройства, сенсоневральная тугоухость.
При данном заболевании возможны осложнения в виде арахноидита, менингита, абсцесса мозга, периферического пареза лицевого нерва, а также вестибулярные расстройства, сенсоневральная тугоухость. Пациентам со среднетяжелым и тяжелым течением диффузного наружного отита при повышении температуры тела, распространении воспалительного процесса за пределы слухового прохода, наличии регионарной лимфаденопатии, подозрении на распространение инфекции на среднее ухо или признаках некротизации процесса, а также в случае затяжного течения рекомендуется применение системной антибиотикотерапии [6].
Пациентам со среднетяжелым и тяжелым течением диффузного наружного отита при повышении температуры тела, распространении воспалительного процесса за пределы слухового прохода, наличии регионарной лимфаденопатии, подозрении на распространение инфекции на среднее ухо или признаках некротизации процесса, а также в случае затяжного течения рекомендуется применение системной антибиотикотерапии [6]. В качестве местной терапии используется туширование пораженных участков 3–5% раствором калия перманганата.
В качестве местной терапии используется туширование пораженных участков 3–5% раствором калия перманганата. 

 Системное применение полимиксинов в связи с их высокой токсичностью ограничено. В то же время побочные явления при местном применении полимиксина крайне редки. Основные показания к его применению – тяжелые инфекции, вызванные псевдомонадами и клебсиеллами (пневмонии, абсцесс легкого, сепсис, эндокардит, менингит). Уникальный спектр антибактериального действия в отношении грамотрицательных бактерий, и прежде всего большинства штаммов P. aeruginosa и E. Coli, делает полимиксин препаратом выбора для лечения наружного отита [7].
Системное применение полимиксинов в связи с их высокой токсичностью ограничено. В то же время побочные явления при местном применении полимиксина крайне редки. Основные показания к его применению – тяжелые инфекции, вызванные псевдомонадами и клебсиеллами (пневмонии, абсцесс легкого, сепсис, эндокардит, менингит). Уникальный спектр антибактериального действия в отношении грамотрицательных бактерий, и прежде всего большинства штаммов P. aeruginosa и E. Coli, делает полимиксин препаратом выбора для лечения наружного отита [7].
 Точный диагноз ставится на основании физикального осмотра и результатов ряда диагностических исследований.
Точный диагноз ставится на основании физикального осмотра и результатов ряда диагностических исследований.
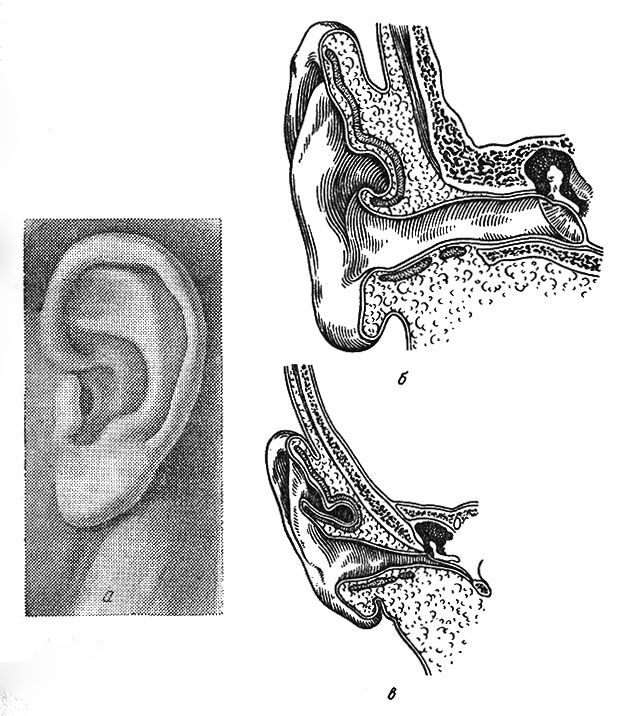 Преимущественно патологией страдают люди 40–60 лет, они составляют 80–95 % больных.
Преимущественно патологией страдают люди 40–60 лет, они составляют 80–95 % больных.
 Перихондрит и рожистое воспаление наружного уха, дифференциальная диагностика, лечение
Перихондрит и рожистое воспаление наружного уха, дифференциальная диагностика, лечение
 При задней риноскопии в носоглотке и
хоанах бывают видны гнойные корки.
Температура тела обычно субфебрильная.
Общее состояние удовлетворительное.
Могут отмечаться слабость, подавленность,
раздражительность.
При задней риноскопии в носоглотке и
хоанах бывают видны гнойные корки.
Температура тела обычно субфебрильная.
Общее состояние удовлетворительное.
Могут отмечаться слабость, подавленность,
раздражительность. С. Алферов
С. Алферов В связи с этим традиционным является комбинированное лечение с различной последовательностью лучевого и хирургического компонентов. Результаты лечения довольно высоки: пятилетняя выживаемость достигает 75%. Однако, основным видом радикального хирургического вмешательства является ларингэктомия. Полное удаление гортани с наличием постоянной трахеостомы психологически тяжело переносится больными. Они лишены возможности нормальной разговорной речи, полноценного общения с окружающими людьми. Все это приводит к инвалидности.
В связи с этим традиционным является комбинированное лечение с различной последовательностью лучевого и хирургического компонентов. Результаты лечения довольно высоки: пятилетняя выживаемость достигает 75%. Однако, основным видом радикального хирургического вмешательства является ларингэктомия. Полное удаление гортани с наличием постоянной трахеостомы психологически тяжело переносится больными. Они лишены возможности нормальной разговорной речи, полноценного общения с окружающими людьми. Все это приводит к инвалидности. Н.Н. Блохина» Минздрава России позволил накопить клинический материал по органосохраняющему лечению 272 больных раком гортани (Т
3-4N
0-1M
0).
Н.Н. Блохина» Минздрава России позволил накопить клинический материал по органосохраняющему лечению 272 больных раком гортани (Т
3-4N
0-1M
0). Однако, 23% больных после резекций гортани остались канюленосителями. Сроки реабилитации после функционально-щадящих операций составили от 2 до 8 месяцев. Пятилетняя выживаемость составила 78%.
Однако, 23% больных после резекций гортани остались канюленосителями. Сроки реабилитации после функционально-щадящих операций составили от 2 до 8 месяцев. Пятилетняя выживаемость составила 78%. Лучевая терапия проводилась на линейном ускорителе с энергией излучения 6МэВ. В радиационное поле включались первичная опухоль и зоны регионарного метастазирования. Лучевой терапии в самостоятельном варианте подвергнуто 89 больных раком гортани Т
3N
0M
0. 46 пациентов получали стандартный вариант лучевой терапии: 2 Гр ежедневно, 5 раз в неделю в режиме расщепленного курса. Суммарная очаговая доза 66-70 Гр. Безрецидивное течение заболевания отмечено у 25 больных (54,4%), неудачи лечения у 21 (45,6%). Пятилетняя выживаемость после дополнительного хирургического лечения рецидивов составила 67,5%. Поздние лучевые повреждения в виде перихондрита хрящей гортани диагностированы у 19,5% больных.
Лучевая терапия проводилась на линейном ускорителе с энергией излучения 6МэВ. В радиационное поле включались первичная опухоль и зоны регионарного метастазирования. Лучевой терапии в самостоятельном варианте подвергнуто 89 больных раком гортани Т
3N
0M
0. 46 пациентов получали стандартный вариант лучевой терапии: 2 Гр ежедневно, 5 раз в неделю в режиме расщепленного курса. Суммарная очаговая доза 66-70 Гр. Безрецидивное течение заболевания отмечено у 25 больных (54,4%), неудачи лечения у 21 (45,6%). Пятилетняя выживаемость после дополнительного хирургического лечения рецидивов составила 67,5%. Поздние лучевые повреждения в виде перихондрита хрящей гортани диагностированы у 19,5% больных.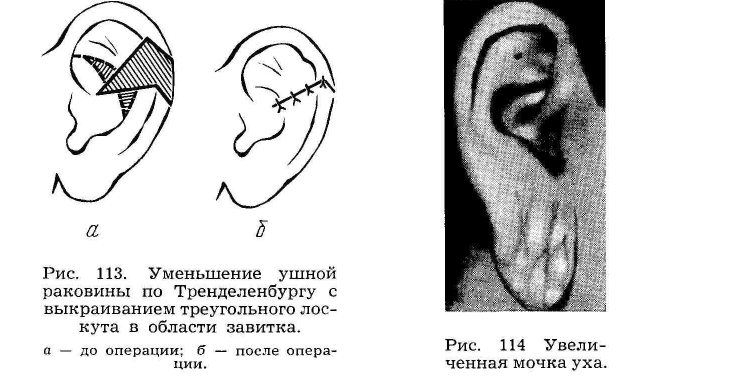 Без рецидива заболевания с сохраненной гортанью живы 29 (67,1%) больных. Неудачи составили 32,9% (14 больных). Пятилетняя выживаемость составила 74,5%. Перихондриты отмечены лишь в 9% случаев. Результаты убедительно свидетельствуют о несомненном преимуществе мультифракционного облучения по сравнению с возможностями стандартной лучевой терапии. Эти преимущества проявляются как в частоте и выраженности постлучевых повреждений и поздних осложнений, так и в показателях клинического эффекта, длительности безрецидивного течения и общей выживаемости больных.
Без рецидива заболевания с сохраненной гортанью живы 29 (67,1%) больных. Неудачи составили 32,9% (14 больных). Пятилетняя выживаемость составила 74,5%. Перихондриты отмечены лишь в 9% случаев. Результаты убедительно свидетельствуют о несомненном преимуществе мультифракционного облучения по сравнению с возможностями стандартной лучевой терапии. Эти преимущества проявляются как в частоте и выраженности постлучевых повреждений и поздних осложнений, так и в показателях клинического эффекта, длительности безрецидивного течения и общей выживаемости больных. Пятилетняя выживаемость составила 76%.
Пятилетняя выживаемость составила 76%. Очаговый эпителиит отмечен у 69% больных, поздние лучевые повреждения в виде перихондрита имели место в 15%.
Очаговый эпителиит отмечен у 69% больных, поздние лучевые повреждения в виде перихондрита имели место в 15%.

 Назначаются противовоспалительные средства и антибиотики.
Назначаются противовоспалительные средства и антибиотики.

 Термин перихондрит сам по себе является неправильным, поскольку хрящ почти всегда участвует в образовании абсцесса и кавитации (Prasad 2007). Перихондрит может быть разрушительным заболеванием, и при неправильном лечении инфекция может перерасти в разжижающийся хондрит, что приведет к обезображиванию и / или потере наружного уха (Noel 1989) (Martin 1976). К сожалению, неправильный диагноз и плохое обращение — обычное дело. В одном небольшом ретроспективном обзоре подавляющему большинству пациентов, обращавшихся в крупную больницу общего профиля, были прописаны антибиотики без надлежащего противомикробного покрытия, в результате чего у значительного числа пациентов развились деформации хряща или «уши цветной капусты» (Liu 2013).
Термин перихондрит сам по себе является неправильным, поскольку хрящ почти всегда участвует в образовании абсцесса и кавитации (Prasad 2007). Перихондрит может быть разрушительным заболеванием, и при неправильном лечении инфекция может перерасти в разжижающийся хондрит, что приведет к обезображиванию и / или потере наружного уха (Noel 1989) (Martin 1976). К сожалению, неправильный диагноз и плохое обращение — обычное дело. В одном небольшом ретроспективном обзоре подавляющему большинству пациентов, обращавшихся в крупную больницу общего профиля, были прописаны антибиотики без надлежащего противомикробного покрытия, в результате чего у значительного числа пациентов развились деформации хряща или «уши цветной капусты» (Liu 2013).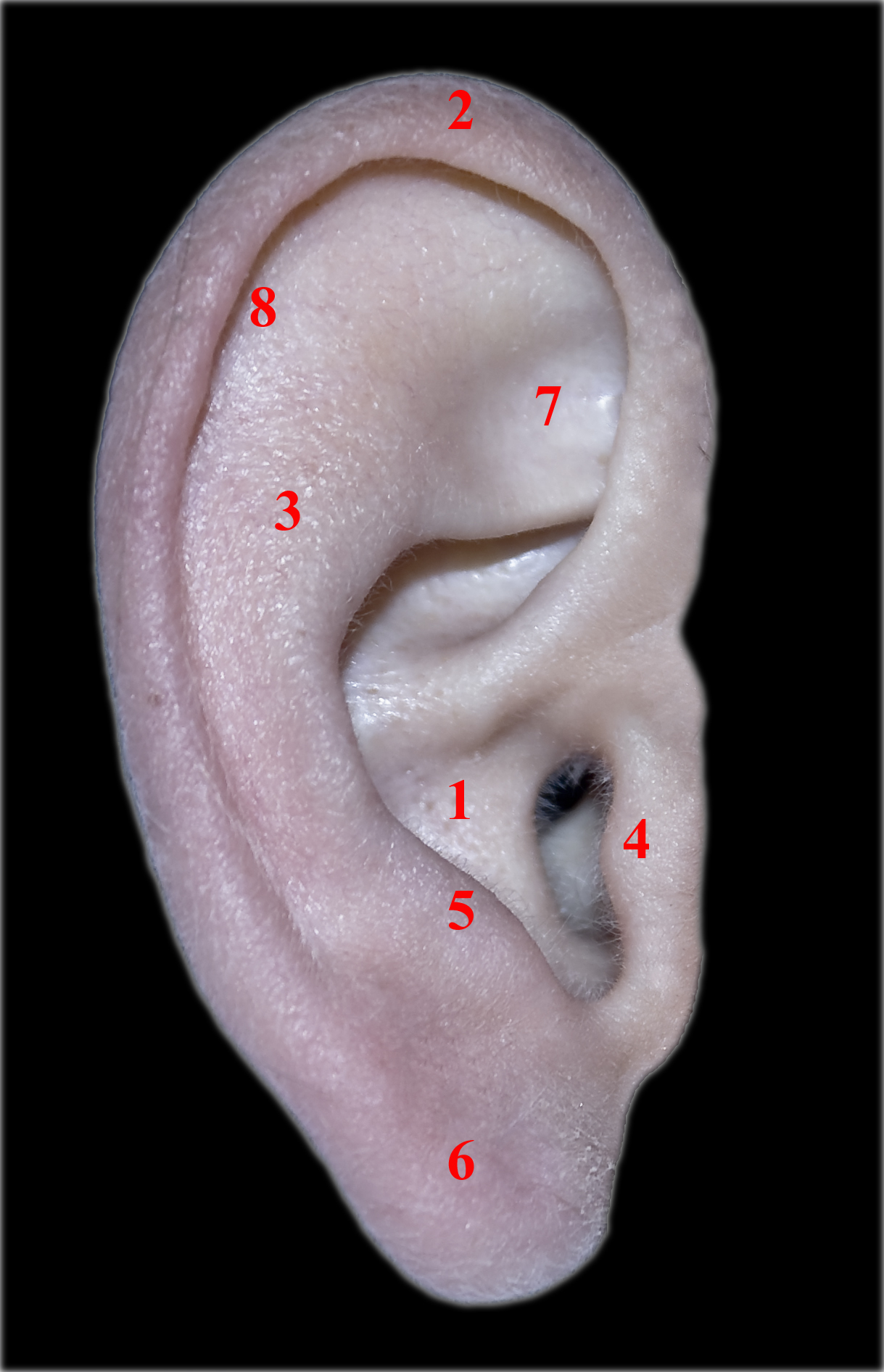 В значительном проценте случаев существенная причина не может быть идентифицирована (Prasad 2007) (Levin 1995).Тем не менее, некоторые авторы постулируют, что рост заболеваемости перихондритом может быть связан с растущей популярностью пирсинга ушей с высокой хондрой, который вызывает удаление надхрящницы и микротрещины бессосудистого хряща при непосредственном заражении (Prasad 2007) (Liu 2013). Было отмечено, что перихондрит является симптомом ряда болезненных процессов, отмеченных иммуносупрессией, включая ВИЧ-ассоциированную неходкинскую лимфому, рецидивирующий полихондрит и — нередко — диабет (Caruso 2014) (Levin 1995).
В значительном проценте случаев существенная причина не может быть идентифицирована (Prasad 2007) (Levin 1995).Тем не менее, некоторые авторы постулируют, что рост заболеваемости перихондритом может быть связан с растущей популярностью пирсинга ушей с высокой хондрой, который вызывает удаление надхрящницы и микротрещины бессосудистого хряща при непосредственном заражении (Prasad 2007) (Liu 2013). Было отмечено, что перихондрит является симптомом ряда болезненных процессов, отмеченных иммуносупрессией, включая ВИЧ-ассоциированную неходкинскую лимфому, рецидивирующий полихондрит и — нередко — диабет (Caruso 2014) (Levin 1995). Из-за различной чувствительности этих возбудителей к антибиотикам во всех случаях рекомендуется брать мазок с посева (Prasad 2005).
Из-за различной чувствительности этих возбудителей к антибиотикам во всех случаях рекомендуется брать мазок с посева (Prasad 2005). Как правило, адекватный охват антибиотиками в амбулаторных условиях диктует необходимость пероральной терапии ципрофлоксацином или другим фторхинолоном, однако общая восприимчивость к Pseudomonas неуклонно снижалась с 86% в 1994 г. до 76% в 2000 г., что в значительной степени коррелировало с увеличением использования фторхинолонов ( Wu 2011). Однако местные антибиотики, демонстрирующие чувствительность к антибиотикам, должны служить ориентиром для эмпирической терапии. Поскольку документально подтверждены высокие показатели неэффективности перорального лечения антибиотиками, некоторым пациентам может потребоваться курс внутривенного введения антибиотиков или лечение под наблюдением, чтобы гарантировать улучшение симптомов (Rees 2016).В самом деле, поскольку любое поражение ушной раковины может иметь серьезные и тревожные косметические осложнения, некоторые авторы обычно рекомендуют госпитализацию для экстренного осмотра у специалиста и парентеральной терапии, особенно среди педиатрических пациентов (Prasad 2005).
Как правило, адекватный охват антибиотиками в амбулаторных условиях диктует необходимость пероральной терапии ципрофлоксацином или другим фторхинолоном, однако общая восприимчивость к Pseudomonas неуклонно снижалась с 86% в 1994 г. до 76% в 2000 г., что в значительной степени коррелировало с увеличением использования фторхинолонов ( Wu 2011). Однако местные антибиотики, демонстрирующие чувствительность к антибиотикам, должны служить ориентиром для эмпирической терапии. Поскольку документально подтверждены высокие показатели неэффективности перорального лечения антибиотиками, некоторым пациентам может потребоваться курс внутривенного введения антибиотиков или лечение под наблюдением, чтобы гарантировать улучшение симптомов (Rees 2016).В самом деле, поскольку любое поражение ушной раковины может иметь серьезные и тревожные косметические осложнения, некоторые авторы обычно рекомендуют госпитализацию для экстренного осмотра у специалиста и парентеральной терапии, особенно среди педиатрических пациентов (Prasad 2005).
 ЛОР: Ухо, нос и горло Журнал 93.2 (2014). (PMID: 24526489)
ЛОР: Ухо, нос и горло Журнал 93.2 (2014). (PMID: 24526489) 3 (1995): 493-495. (PMID: 7870459)
3 (1995): 493-495. (PMID: 7870459)
 Отек со временем прогрессировал. Кроме того, она также жаловалась на сильную боль в правом ушной раковине с интенсивностью 7/10, без лучевой терапии и без отягчающих или облегчающих факторов. Неделей ранее она была осмотрена в учреждении неотложной помощи и получила 10-дневный курс амоксициллина от предполагаемого острого наружного отита.Однако инфекция продолжала обостряться. В анамнезе не было травм уха и других важных медицинских историй.
Отек со временем прогрессировал. Кроме того, она также жаловалась на сильную боль в правом ушной раковине с интенсивностью 7/10, без лучевой терапии и без отягчающих или облегчающих факторов. Неделей ранее она была осмотрена в учреждении неотложной помощи и получила 10-дневный курс амоксициллина от предполагаемого острого наружного отита.Однако инфекция продолжала обостряться. В анамнезе не было травм уха и других важных медицинских историй. Ушная раковина состоит из эластичного хряща, покрытого слоем соединительной ткани, называемой надхрящницей. Кровоснабжение уха происходит от задней ушной раковины и поверхностных височных артерий.
Ушная раковина состоит из эластичного хряща, покрытого слоем соединительной ткани, называемой надхрящницей. Кровоснабжение уха происходит от задней ушной раковины и поверхностных височных артерий.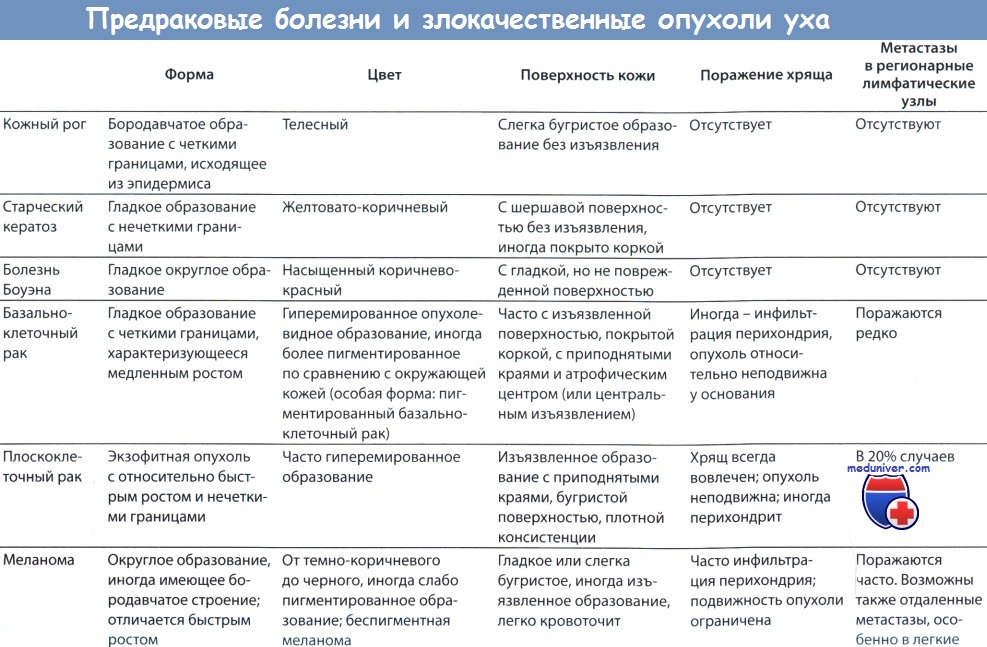 Staphylococcus aureus, Escherichia coli и Proteus , из которых P. aeruginosa являются наиболее частыми виновниками.3 Перихондрит обычно возникает в результате вторичного инфицирования уха после травмы. В последние годы проникающие травмы уха, такие как иглоукалывание и прокалывание хряща, все чаще становятся причинами перихондрита.4 На самом деле, прокалывание уха через хрящ, вероятно, сегодня является наиболее значительным фактором риска.5 Хрящ сам по себе относительно бессосудистый, и травма через прокалывание еще больше деваскуляризует его, обеспечивая хорошую среду для бактерий, которые могут быть занесены через иглу для прокола или пистолет.5 Операция и ожоги также могут вызывать перихондрит, и были редкие случаи инфекции, возникающей вторично по отношению к фурункулезу, хроническим выделениям из ушей, врожденным внутриурикулярным синусам, аллергии, диффузным поражениям после опоясывающего герпеса или укусам насекомых. 2,3 Также может развиться перихондрит.
Staphylococcus aureus, Escherichia coli и Proteus , из которых P. aeruginosa являются наиболее частыми виновниками.3 Перихондрит обычно возникает в результате вторичного инфицирования уха после травмы. В последние годы проникающие травмы уха, такие как иглоукалывание и прокалывание хряща, все чаще становятся причинами перихондрита.4 На самом деле, прокалывание уха через хрящ, вероятно, сегодня является наиболее значительным фактором риска.5 Хрящ сам по себе относительно бессосудистый, и травма через прокалывание еще больше деваскуляризует его, обеспечивая хорошую среду для бактерий, которые могут быть занесены через иглу для прокола или пистолет.5 Операция и ожоги также могут вызывать перихондрит, и были редкие случаи инфекции, возникающей вторично по отношению к фурункулезу, хроническим выделениям из ушей, врожденным внутриурикулярным синусам, аллергии, диффузным поражениям после опоясывающего герпеса или укусам насекомых. 2,3 Также может развиться перихондрит. вторичный по отношению к злокачественному внешнему отиту.3
вторичный по отношению к злокачественному внешнему отиту.3
 Это называется «хондритом», и при такой инфекции часть уха может погибнуть, и ее необходимо будет удалить хирургическим путем. Также может развиться перихондриальный абсцесс. В этом случае потребуется пластическая операция, чтобы вернуть уху его нормальную форму. 2-4
Это называется «хондритом», и при такой инфекции часть уха может погибнуть, и ее необходимо будет удалить хирургическим путем. Также может развиться перихондриальный абсцесс. В этом случае потребуется пластическая операция, чтобы вернуть уху его нормальную форму. 2-4
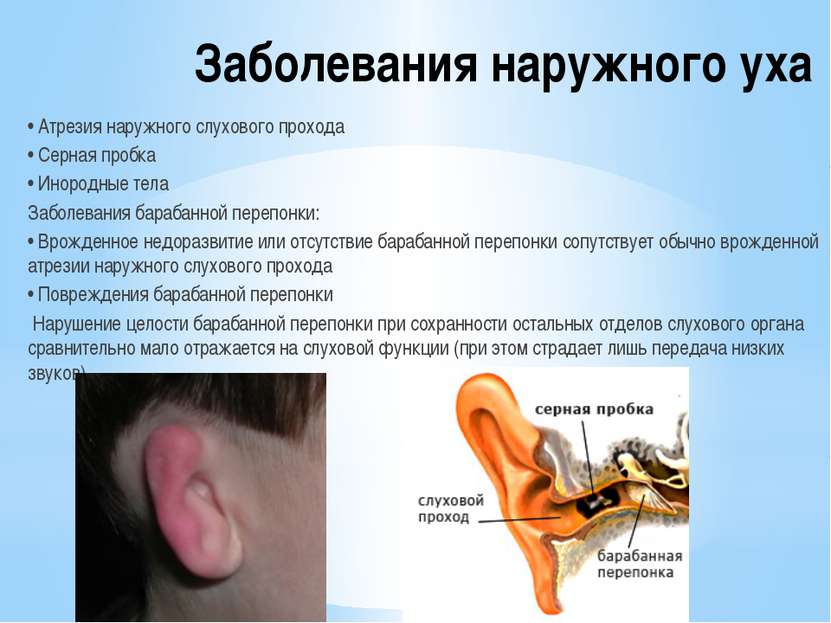 Две трети верхней части ее ушной раковины было опухшим, красным и болезненным. Долька (не содержащая хряща) осталась неповрежденной, что указывало на то, что инфекция была перихондритом, а не просто целлюлитом (рис. 1). Пациент принимал ципрофлоксацин внутрь в течение одной недели; к тому времени инфекция полностью исчезла.
Две трети верхней части ее ушной раковины было опухшим, красным и болезненным. Долька (не содержащая хряща) осталась неповрежденной, что указывало на то, что инфекция была перихондритом, а не просто целлюлитом (рис. 1). Пациент принимал ципрофлоксацин внутрь в течение одной недели; к тому времени инфекция полностью исчезла. Бессосудистый хрящ (который обычно питается перихондрием) может некротизироваться.Образование абсцесса и потеря хряща — потенциальные осложнения, которые часто требуют хирургического вмешательства. Несмотря на своевременное лечение, включая терапию антибиотиками, дренирование и обработку раны, может возникнуть некрасивая деформация («цветная капуста уха»). 2
Бессосудистый хрящ (который обычно питается перихондрием) может некротизироваться.Образование абсцесса и потеря хряща — потенциальные осложнения, которые часто требуют хирургического вмешательства. Несмотря на своевременное лечение, включая терапию антибиотиками, дренирование и обработку раны, может возникнуть некрасивая деформация («цветная капуста уха»). 2  Об этом риске должны знать врачи, а также клиенты, занимающиеся пирсингом.
Об этом риске должны знать врачи, а также клиенты, занимающиеся пирсингом.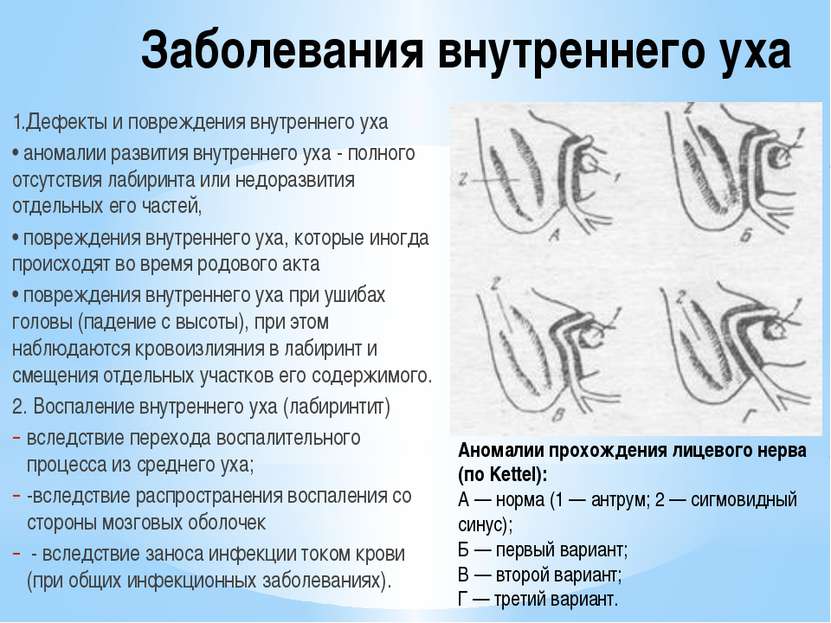 Перихондрит обычно вызывается травмой уха, причем наиболее значительным фактором риска является прокол ушного хряща.К другим причинам травм относятся хирургия ушей, контактные виды спорта, ожоги и иглоукалывание. Рецидивирующий перихондрит может быть аутоиммунным заболеванием, при котором воспалительная реакция аномально нацелена на ткани наружного уха. Самый частый симптом перихондрита — болезненное красное ухо. Также может возникнуть лихорадка и / или отток жидкости из раны.
Перихондрит обычно вызывается травмой уха, причем наиболее значительным фактором риска является прокол ушного хряща.К другим причинам травм относятся хирургия ушей, контактные виды спорта, ожоги и иглоукалывание. Рецидивирующий перихондрит может быть аутоиммунным заболеванием, при котором воспалительная реакция аномально нацелена на ткани наружного уха. Самый частый симптом перихондрита — болезненное красное ухо. Также может возникнуть лихорадка и / или отток жидкости из раны. Пациентам с аутоиммунными заболеваниями могут потребоваться пероральные и / или внутривенные стероиды вместе с направлением в ревматологию.
Пациентам с аутоиммунными заболеваниями могут потребоваться пероральные и / или внутривенные стероиды вместе с направлением в ревматологию. Если антибиотиков и стероидов будет недостаточно, инфекция может застрять между надхрящницей и хрящом.В этой ситуации доктор Джейкоб может разрезать и дренировать такие скопления жидкости, подчеркивая, что для лечения этого состояния может потребоваться как медицинский, так и хирургический опыт. Если заболевание носит аутоиммунный характер (рецидивирующий полихондрит), соответствующее направление к ревматологам не вызывает затруднений.
Если антибиотиков и стероидов будет недостаточно, инфекция может застрять между надхрящницей и хрящом.В этой ситуации доктор Джейкоб может разрезать и дренировать такие скопления жидкости, подчеркивая, что для лечения этого состояния может потребоваться как медицинский, так и хирургический опыт. Если заболевание носит аутоиммунный характер (рецидивирующий полихондрит), соответствующее направление к ревматологам не вызывает затруднений. Перихондрит ушной раковины может также прогрессировать до системной инфекции или серьезной инфекции мягких тканей, включая некротизирующий фасциит.
Перихондрит ушной раковины может также прогрессировать до системной инфекции или серьезной инфекции мягких тканей, включая некротизирующий фасциит.

 Хрящ — это гибкий материал, который придает внешнему уху и носу узнаваемую форму. Он имеет тонкий слой или мембрану вокруг него, называемую надхрящницей. Это снабжает хрящ кислородом и питательными веществами, поддерживая его здоровье и помогая ему расти. Иногда повреждается надхрящница. Нижележащий хрящ может покрыться рубцами. Рубцовый участок может сократиться, а ухо деформироваться.
Хрящ — это гибкий материал, который придает внешнему уху и носу узнаваемую форму. Он имеет тонкий слой или мембрану вокруг него, называемую надхрящницей. Это снабжает хрящ кислородом и питательными веществами, поддерживая его здоровье и помогая ему расти. Иногда повреждается надхрящница. Нижележащий хрящ может покрыться рубцами. Рубцовый участок может сократиться, а ухо деформироваться.
 2019 г. |
Причины, симптомы и лечение |
2019 г. |
Причины, симптомы и лечение |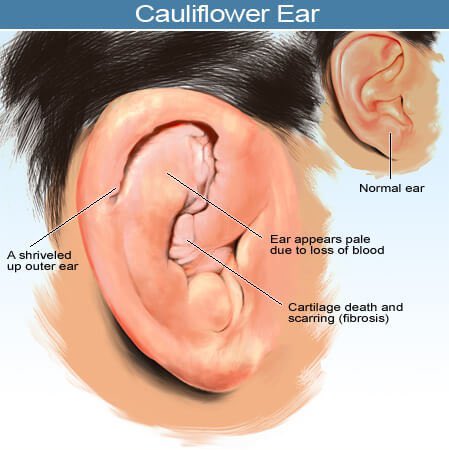
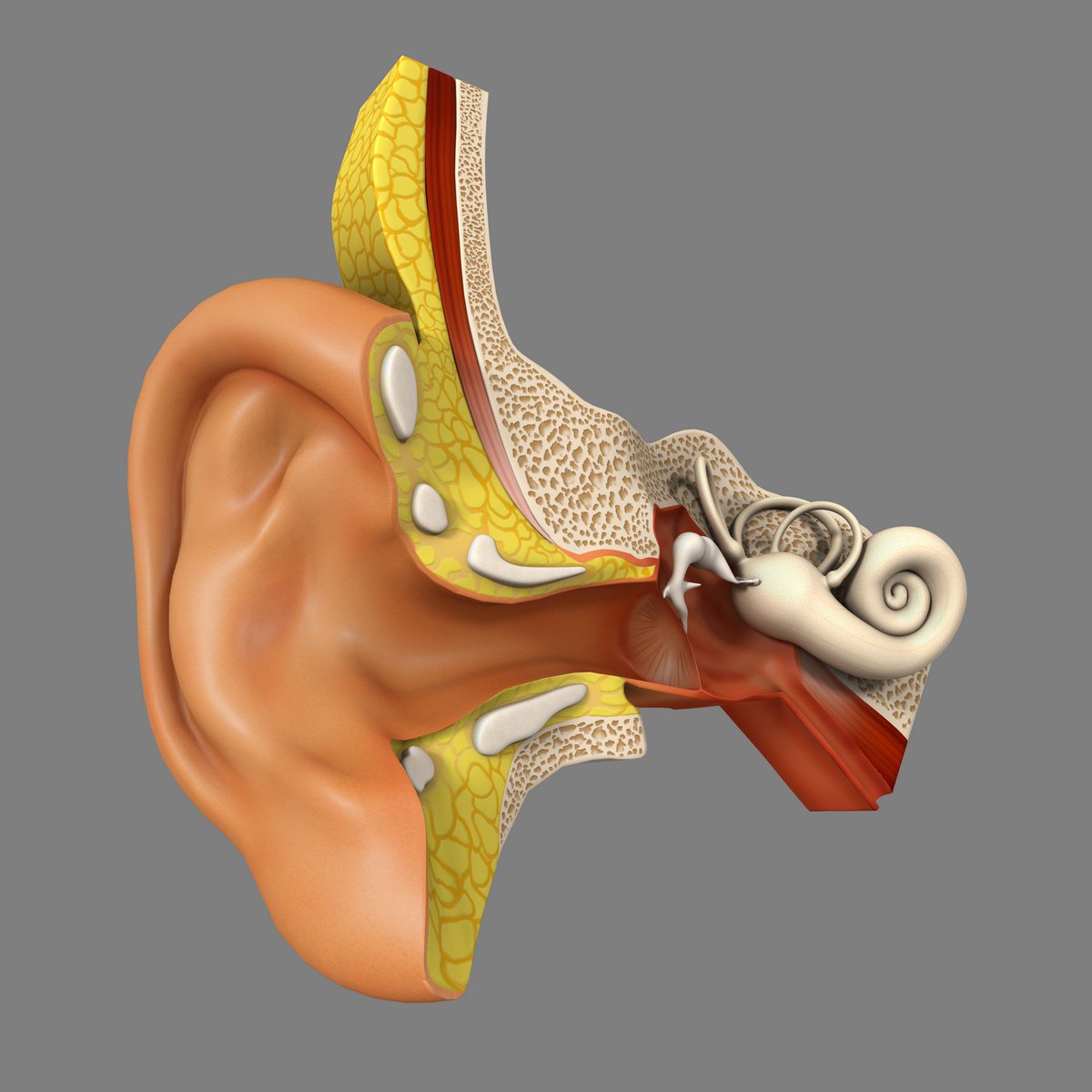 Выбор антибиотика зависит от серьезности инфекции и типа бактерий, которые ее вызывают.Перихондрит, вызванный аутоиммунным заболеванием, лечится стероидными лекарствами, чтобы подавить иммунный ответ от заражения хряща уха.
Выбор антибиотика зависит от серьезности инфекции и типа бактерий, которые ее вызывают.Перихондрит, вызванный аутоиммунным заболеванием, лечится стероидными лекарствами, чтобы подавить иммунный ответ от заражения хряща уха.
























 ослабленный естественный иммунитет;
ослабленный естественный иммунитет; жжение и раздражение в горле возникают довольно резко и быстро исчезают, чтобы через малый промежуток времени вновь возникнуть;
жжение и раздражение в горле возникают довольно резко и быстро исчезают, чтобы через малый промежуток времени вновь возникнуть; Его симптоматика следующая:
Его симптоматика следующая: повышение температуры до 39 градусов с развитием лихорадки;
повышение температуры до 39 градусов с развитием лихорадки;
 Фурацилин
Фурацилин  Ротокан
Ротокан ЭКОмед
ЭКОмед  Супракс
Супракс Афлубин
Афлубин  Виферон
Виферон Люголь
Люголь  Протаргол
Протаргол
 Фарингосепт
Фарингосепт Существует ряд трав, помогающих снизить воспаления, и обладающих антисептическим свойством – к ним относятся:
Существует ряд трав, помогающих снизить воспаления, и обладающих антисептическим свойством – к ним относятся: Смешайте между собой равные части ромашки, цветов календулы, листьев эвкалипта и шалфея. Возьмите 1 столовую ложку полученной смеси, положите ее в термос и залейте 1 стаканом кипятка. Пусть настой готовится около получаса, после чего хорошенько процедите его и остудите до теплого состояния. После этого отвар можно давать ребенку. Если ребенок слишком маленький, то его можно налить в спринцовку и самостоятельно орошать им горло дитя.
Смешайте между собой равные части ромашки, цветов календулы, листьев эвкалипта и шалфея. Возьмите 1 столовую ложку полученной смеси, положите ее в термос и залейте 1 стаканом кипятка. Пусть настой готовится около получаса, после чего хорошенько процедите его и остудите до теплого состояния. После этого отвар можно давать ребенку. Если ребенок слишком маленький, то его можно налить в спринцовку и самостоятельно орошать им горло дитя. Переведите его на правильное питание, давайте побольше воды и убедитесь, чтобы он не переутомлялся.
Переведите его на правильное питание, давайте побольше воды и убедитесь, чтобы он не переутомлялся. Правильное полноценное питание, наполненное витаминами различных групп и минералами.
Правильное полноценное питание, наполненное витаминами различных групп и минералами.

 Наиболее опасными осложнениями после фарингита считаются аутоиммунные патологии, которые развиваются как результат повышенной чувствительности организма ребенка к патогенным микроорганизмам, спровоцировавшим болезнь.
Наиболее опасными осложнениями после фарингита считаются аутоиммунные патологии, которые развиваются как результат повышенной чувствительности организма ребенка к патогенным микроорганизмам, спровоцировавшим болезнь.







 Пневмонией называют заболевание, которое сопровождается воспалительным процессом на одном из легких. Данные патологические изменения могут наблюдаться в двух частях органа. Именно тогда говорят о двухсторонней пневмонии. Вследствие этого человек страдает от выраженной дыхательной недостаточности, что приводит к другим негативным изменениям в его организме.
Пневмонией называют заболевание, которое сопровождается воспалительным процессом на одном из легких. Данные патологические изменения могут наблюдаться в двух частях органа. Именно тогда говорят о двухсторонней пневмонии. Вследствие этого человек страдает от выраженной дыхательной недостаточности, что приводит к другим негативным изменениям в его организме.











 Подобные симптомы могут быть и при ОРВИ. Потому важно уметь их отличать. Температура может повышаться и при ОРЗ, гриппе. Чтобы вовремя распознать появление пневмонии, нужно не столько следить за тем, насколько высока температура, сколько отслеживать длительность лихорадки.
Подобные симптомы могут быть и при ОРВИ. Потому важно уметь их отличать. Температура может повышаться и при ОРЗ, гриппе. Чтобы вовремя распознать появление пневмонии, нужно не столько следить за тем, насколько высока температура, сколько отслеживать длительность лихорадки.


 Двухсторонняя пневмония на рентгеновском снимке
Двухсторонняя пневмония на рентгеновском снимке В большинстве случаев к развитию двухсторонней пневмонии приводит инфицирование грамположительными бактериями
В большинстве случаев к развитию двухсторонней пневмонии приводит инфицирование грамположительными бактериями При двухсторонней пневмонии чаще поражающие нижние отделы легких
При двухсторонней пневмонии чаще поражающие нижние отделы легких Сильная боль в груди и кашель – симптомы двухсторонней пневмонии
Сильная боль в груди и кашель – симптомы двухсторонней пневмонии Двухсторонняя пневмония очень опасна для грудных детей
Двухсторонняя пневмония очень опасна для грудных детей Основной метод диагностики двухсторонней пневмонии – рентгенография легких
Основной метод диагностики двухсторонней пневмонии – рентгенография легких Лечебные ингаляции – часть терапии двухсторонней пневмонии
Лечебные ингаляции – часть терапии двухсторонней пневмонии







 Острый тонзиллит – не что иное, как привычная всем ангина. Патология характеризуется стремительным течением и ярко выраженной симптоматикой. Хроническая форма тонзиллита имеет малосимптомную клиническую картину и возникает при часто повторяющихся воспалениях миндалин или в результате недолеченной ангины.
Острый тонзиллит – не что иное, как привычная всем ангина. Патология характеризуется стремительным течением и ярко выраженной симптоматикой. Хроническая форма тонзиллита имеет малосимптомную клиническую картину и возникает при часто повторяющихся воспалениях миндалин или в результате недолеченной ангины.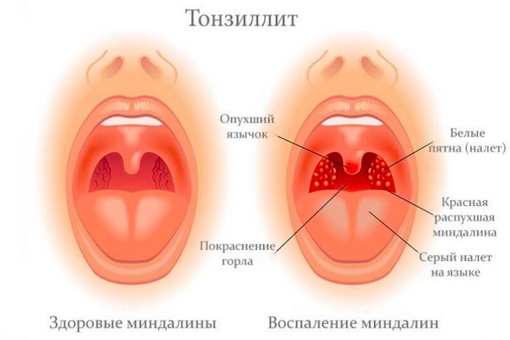 О наличии у ребенка заболевания говорят следующие проявления:
О наличии у ребенка заболевания говорят следующие проявления: В редких случаях причиной болезни являются грибки, микоплазмы и хламидии.
В редких случаях причиной болезни являются грибки, микоплазмы и хламидии.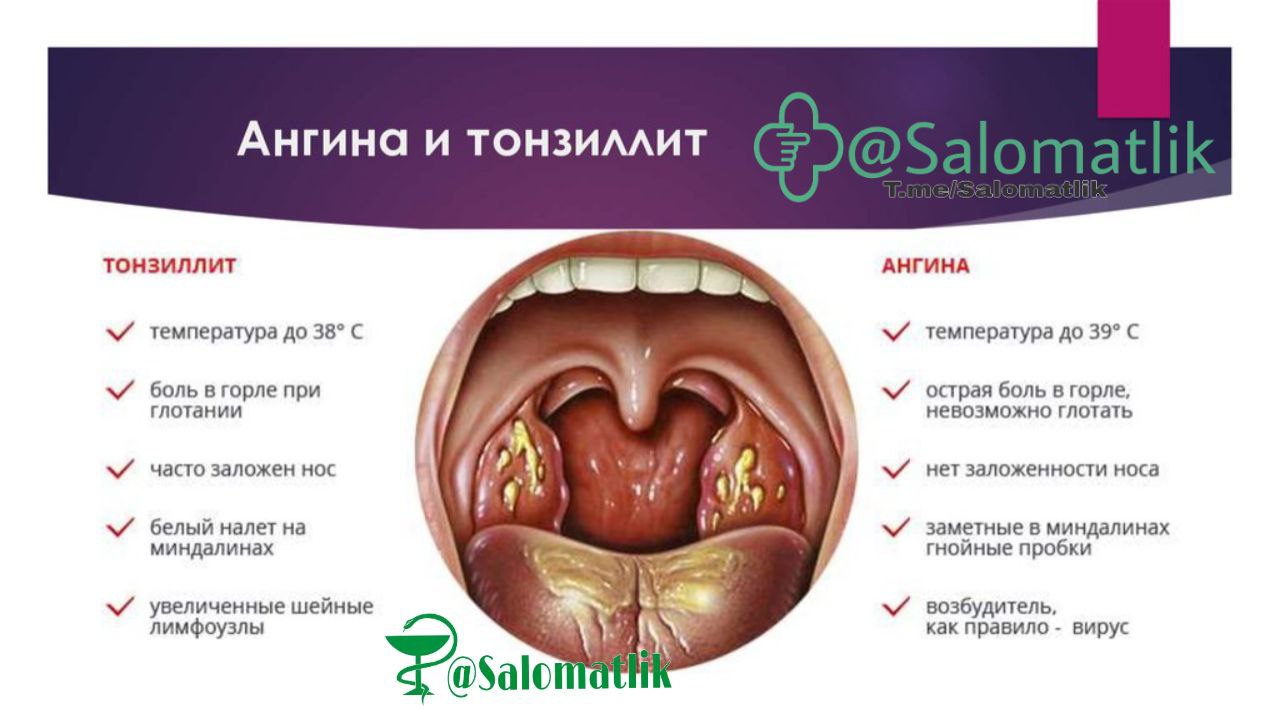


 Марьина Роща
Марьина Роща м.н.
м.н. Текстильщики
Записаться
на прием Детская клиника м.Молодежная
Записаться
на прием Детская клиника м.Чертановская
Записаться
на прием Детская клиника м.ВДНХ
Записаться
на прием Детская клиника в г.
Текстильщики
Записаться
на прием Детская клиника м.Молодежная
Записаться
на прием Детская клиника м.Чертановская
Записаться
на прием Детская клиника м.ВДНХ
Записаться
на прием Детская клиника в г.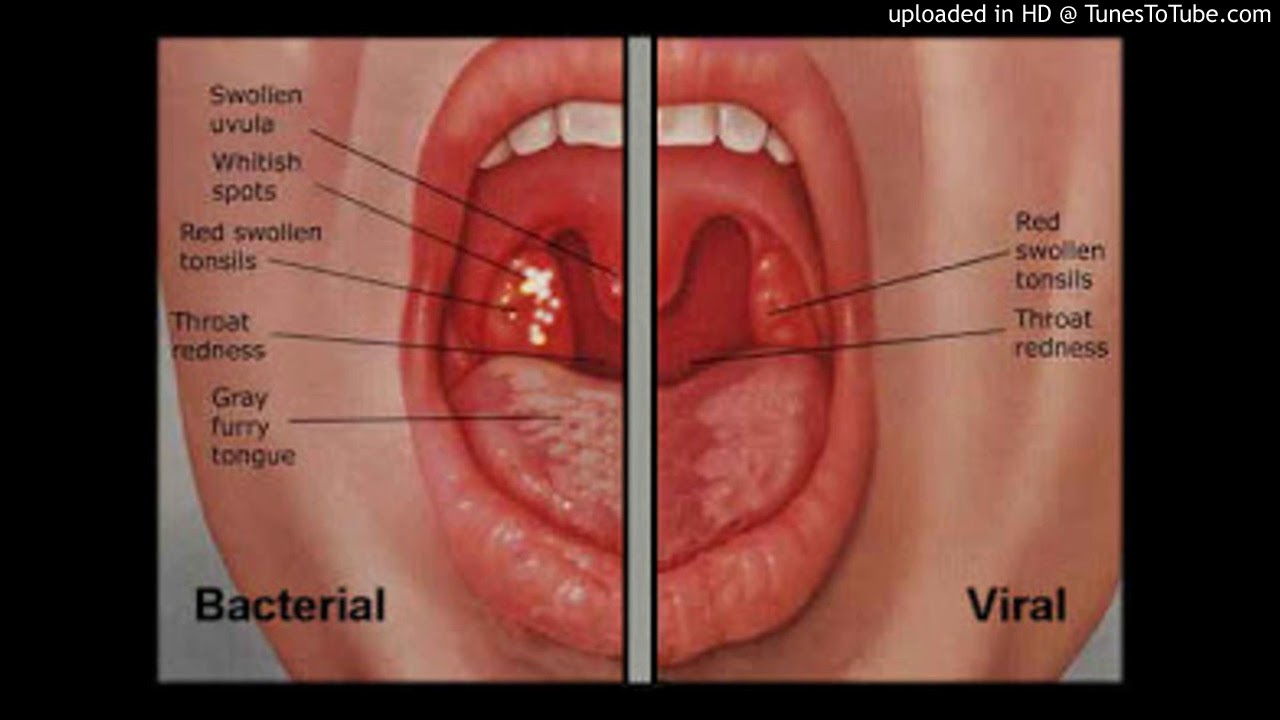 Солнечногорск, ул. Красная
Записаться
на прием
Солнечногорск, ул. Красная
Записаться
на прием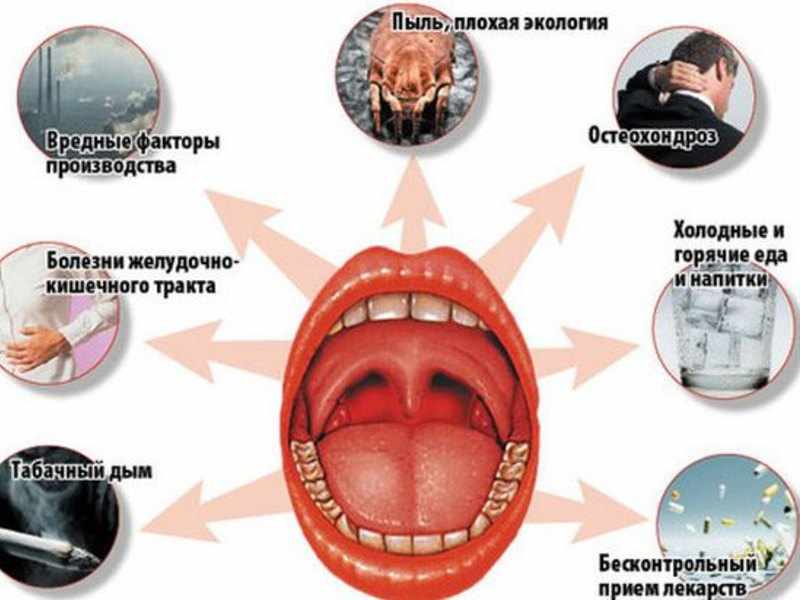
 При грибковой или бактериальной ангине возможно появление налета на миндалинах, вирусная ангина проявляется пузыристыми высыпаниями и отеком миндалин.
При грибковой или бактериальной ангине возможно появление налета на миндалинах, вирусная ангина проявляется пузыристыми высыпаниями и отеком миндалин. Это острое и очень болезненное состояние, при котором противопоказано заниматься самолечением, необходимо незамедлительно обратиться к врачу. Перитонзиллярный абсцесс — показание к удалению миндалин для исключения рецидива.
Это острое и очень болезненное состояние, при котором противопоказано заниматься самолечением, необходимо незамедлительно обратиться к врачу. Перитонзиллярный абсцесс — показание к удалению миндалин для исключения рецидива.
 Если диагностируется хронический тонзиллит, миндалины удаляются полностью.
Если диагностируется хронический тонзиллит, миндалины удаляются полностью. Решение о наиболее оптимальном методе лечащий врач принимает индивидуально в каждом конкретном случае в зависимости от стадии заболевания и степени распространенности патологического процесса. Если подходит несколько вариантов, преимущества каждого из них обсуждаются с родителями маленького пациента, совместно выбирается наиболее оптимальный метод.
Решение о наиболее оптимальном методе лечащий врач принимает индивидуально в каждом конкретном случае в зависимости от стадии заболевания и степени распространенности патологического процесса. Если подходит несколько вариантов, преимущества каждого из них обсуждаются с родителями маленького пациента, совместно выбирается наиболее оптимальный метод. д.).
д.).

 д., имеют существенно меньшее значение.
д., имеют существенно меньшее значение.
 Налеты рыхлые, легко снимаются с поверхности миндалин. После удаления пленки миндалина не кровоточит.
Налеты рыхлые, легко снимаются с поверхности миндалин. После удаления пленки миндалина не кровоточит.
 На сегодня из группы пенициллинов для орального приема наибольшее значение имеет амоксициллин, превосходящий остальные препараты этой группы по своим фармакокинетическим свойствам. Наряду с пенициллинами используются антибиотики цефалоспоринового ряда, причем предпочтение отдается препаратам первого (цефадроксил) и второго (цефуроксим, аксетил, цефаклор) поколений.
На сегодня из группы пенициллинов для орального приема наибольшее значение имеет амоксициллин, превосходящий остальные препараты этой группы по своим фармакокинетическим свойствам. Наряду с пенициллинами используются антибиотики цефалоспоринового ряда, причем предпочтение отдается препаратам первого (цефадроксил) и второго (цефуроксим, аксетил, цефаклор) поколений.
 В частности, необходимо учитывать, что при хроническом процессе, как правило, выявляется не изолированная флора, а микст-инфекция, значительно хуже поддающаяся антибактериальной терапии. Наиболее очевидный путь лечения хронического тонзиллита — это хирургическое вмешательство — двустороняя тонзиллоэктомия. У взрослых пациентов этот путь оправдан в любом случае. А вот относительно того, следует ли удалять миндалины у детей, и если да, то с какого возраста, мнения специалистов расходятся. Это связано с тем, что лимфоглоточное кольцо выполняет защитные функции и является иммунокомпетентным органом. Поэтому значительное число педиатров считает, что, если хронический тонзиллит протекает в компенсированной форме, необходимо проводить консервативное лечение.
В частности, необходимо учитывать, что при хроническом процессе, как правило, выявляется не изолированная флора, а микст-инфекция, значительно хуже поддающаяся антибактериальной терапии. Наиболее очевидный путь лечения хронического тонзиллита — это хирургическое вмешательство — двустороняя тонзиллоэктомия. У взрослых пациентов этот путь оправдан в любом случае. А вот относительно того, следует ли удалять миндалины у детей, и если да, то с какого возраста, мнения специалистов расходятся. Это связано с тем, что лимфоглоточное кольцо выполняет защитные функции и является иммунокомпетентным органом. Поэтому значительное число педиатров считает, что, если хронический тонзиллит протекает в компенсированной форме, необходимо проводить консервативное лечение.
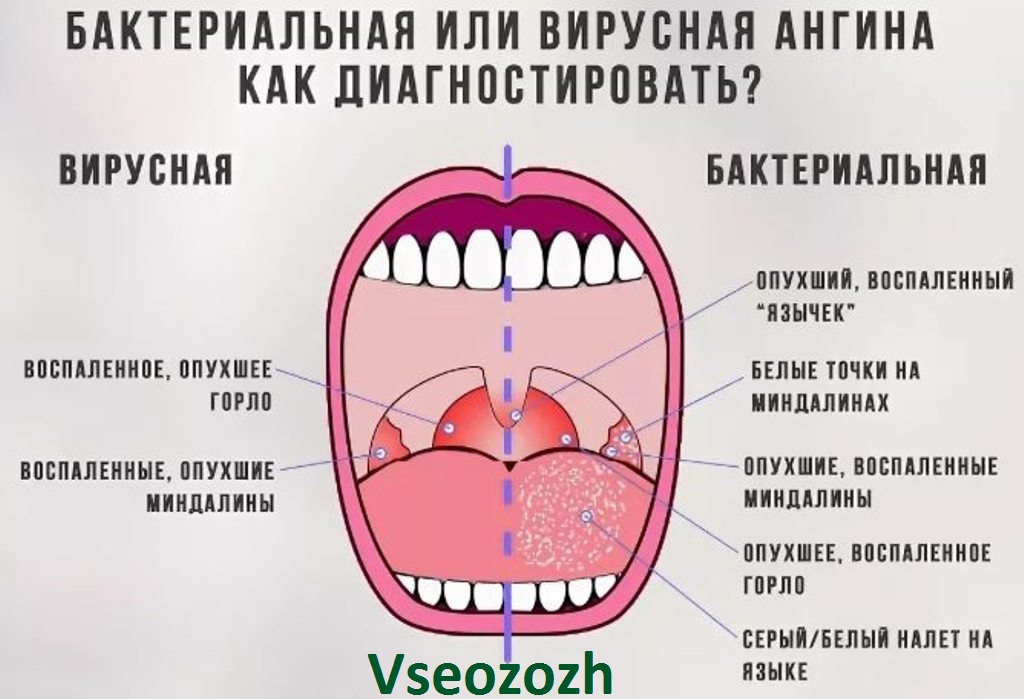 Этот комплекс включает в себя промывание лакун миндалин, смазывание миндалин антисептическими растворами, физиотерапевтические процедуры (УЗИ на подчелюстную область или лазеротерапию), применение иммуномодуляторов. Курс лечения проводится два раза в год.
Этот комплекс включает в себя промывание лакун миндалин, смазывание миндалин антисептическими растворами, физиотерапевтические процедуры (УЗИ на подчелюстную область или лазеротерапию), применение иммуномодуляторов. Курс лечения проводится два раза в год.
 (В анамнезе документированного диагноза «ангина» не отмечалось.)
(В анамнезе документированного диагноза «ангина» не отмечалось.)
 Через день им проводилось промывание лакун миндалин (от 8 до 10 процедур в зависимости от эффективности). Во всех случаях эти процедуры сочетались с УЗИ на подчелюстную область.
Через день им проводилось промывание лакун миндалин (от 8 до 10 процедур в зависимости от эффективности). Во всех случаях эти процедуры сочетались с УЗИ на подчелюстную область.
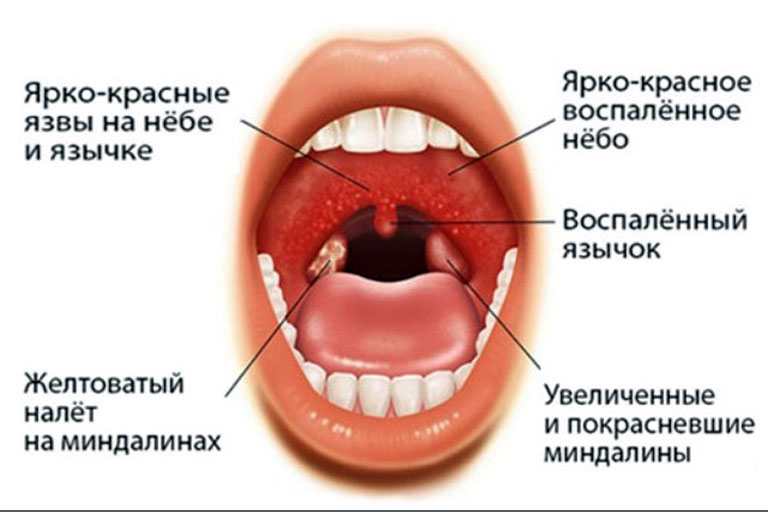 В частности, был использован тонзилотрен — комплексный препарат, действие которого направлено на устранение симптомов воспаления, уменьшение гипертрофии небных и носоглоточной миндалин, а также регионарных лимфоузлов за счет улучшения дренажа лимфоидной ткани и иммуномодулирующего эффекта.
В частности, был использован тонзилотрен — комплексный препарат, действие которого направлено на устранение симптомов воспаления, уменьшение гипертрофии небных и носоглоточной миндалин, а также регионарных лимфоузлов за счет улучшения дренажа лимфоидной ткани и иммуномодулирующего эффекта.

 дис. … докт. мед. наук. М., 1995.
дис. … докт. мед. наук. М., 1995. Между тем, миндалины защищают организм от инфекции и состоят на службе у иммунитета.
Между тем, миндалины защищают организм от инфекции и состоят на службе у иммунитета. 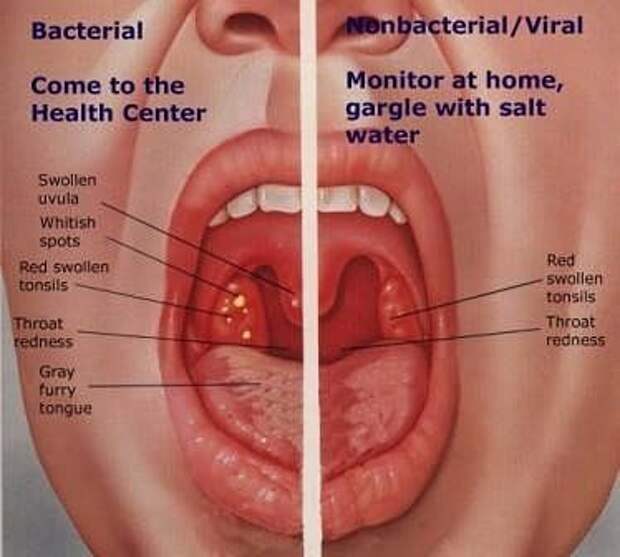 Инволюция обычно происходит с 8-9 лет.
Инволюция обычно происходит с 8-9 лет. При необходимости для уточнения диагноза и для определения .дальнейшей тактики ведения назначается консультация сурдолога (аудиометрия, акустическая импедансометрия), невролога, гастроэнтеролога, лабораторные методы диагностики.
При необходимости для уточнения диагноза и для определения .дальнейшей тактики ведения назначается консультация сурдолога (аудиометрия, акустическая импедансометрия), невролога, гастроэнтеролога, лабораторные методы диагностики.
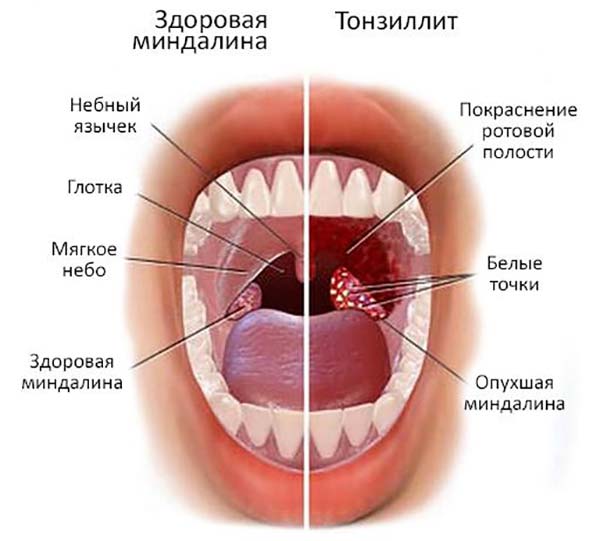

 Консервативное лечение с сохранением самой лимфоидной ткани миндалин как иммунного органа, предполагает промывание миндалин и орошение горла растворами антисептиков, ингаляции, системную антибактериальную терапию и иммуностимуляцию.
Консервативное лечение с сохранением самой лимфоидной ткани миндалин как иммунного органа, предполагает промывание миндалин и орошение горла растворами антисептиков, ингаляции, системную антибактериальную терапию и иммуностимуляцию. 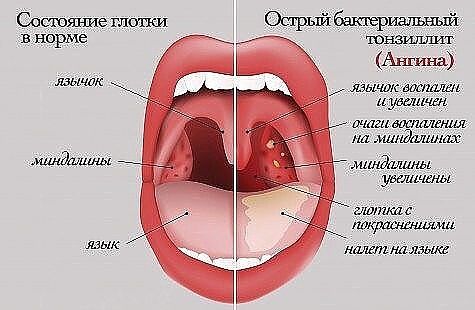 Кроме того, миндалины являются одним из органов кроветворения.
Кроме того, миндалины являются одним из органов кроветворения.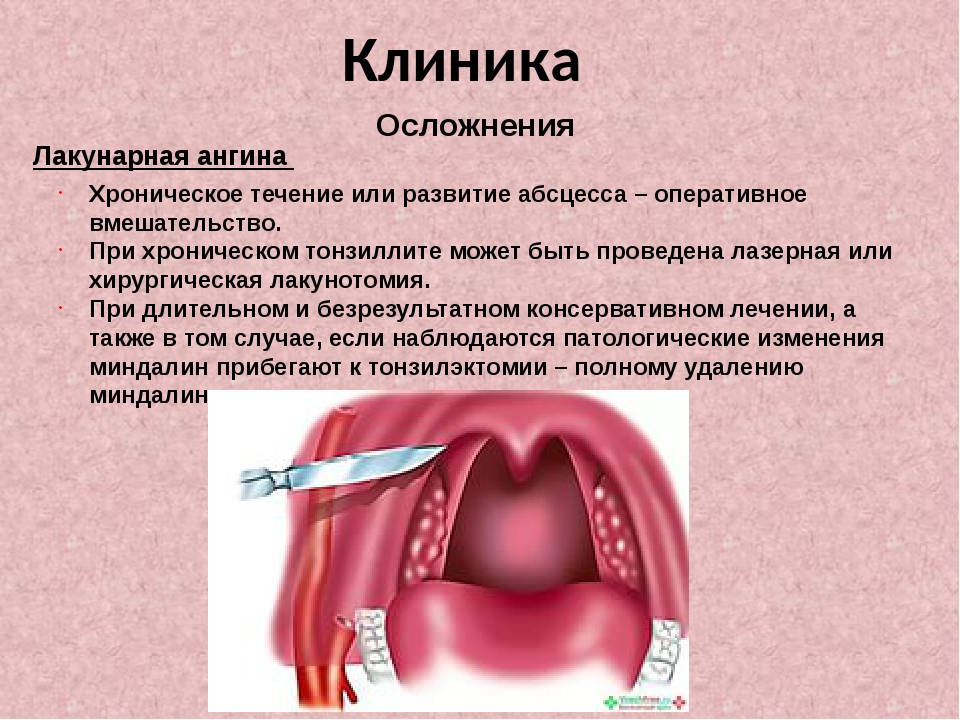 Фонофороез представляет собой инъекцию лекарственного вещества при помощи ультразвуковой терапии. Промывание лакун миндалин на аппарате «Тонзиллор-ММ» в несколько раз эффективнее классического (при помощи специального шприца).
Фонофороез представляет собой инъекцию лекарственного вещества при помощи ультразвуковой терапии. Промывание лакун миндалин на аппарате «Тонзиллор-ММ» в несколько раз эффективнее классического (при помощи специального шприца).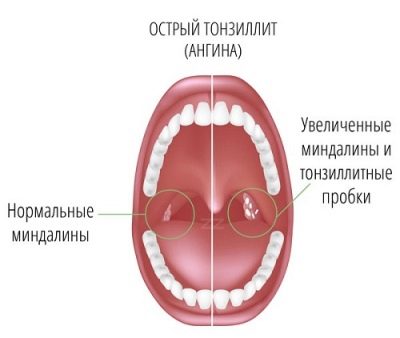 Обычно заболевание поражает нёбные миндалины. Возбудитель острого или хронического тонзиллита — стрептококковая, стафилококковая инфекция, реже иные микроорганизмы, вирусы.
Обычно заболевание поражает нёбные миндалины. Возбудитель острого или хронического тонзиллита — стрептококковая, стафилококковая инфекция, реже иные микроорганизмы, вирусы.
 Дополняется признаками интоксикации организма, резким повышением температуры тела, гиперемией, отечностью тканей.
Дополняется признаками интоксикации организма, резким повышением температуры тела, гиперемией, отечностью тканей.
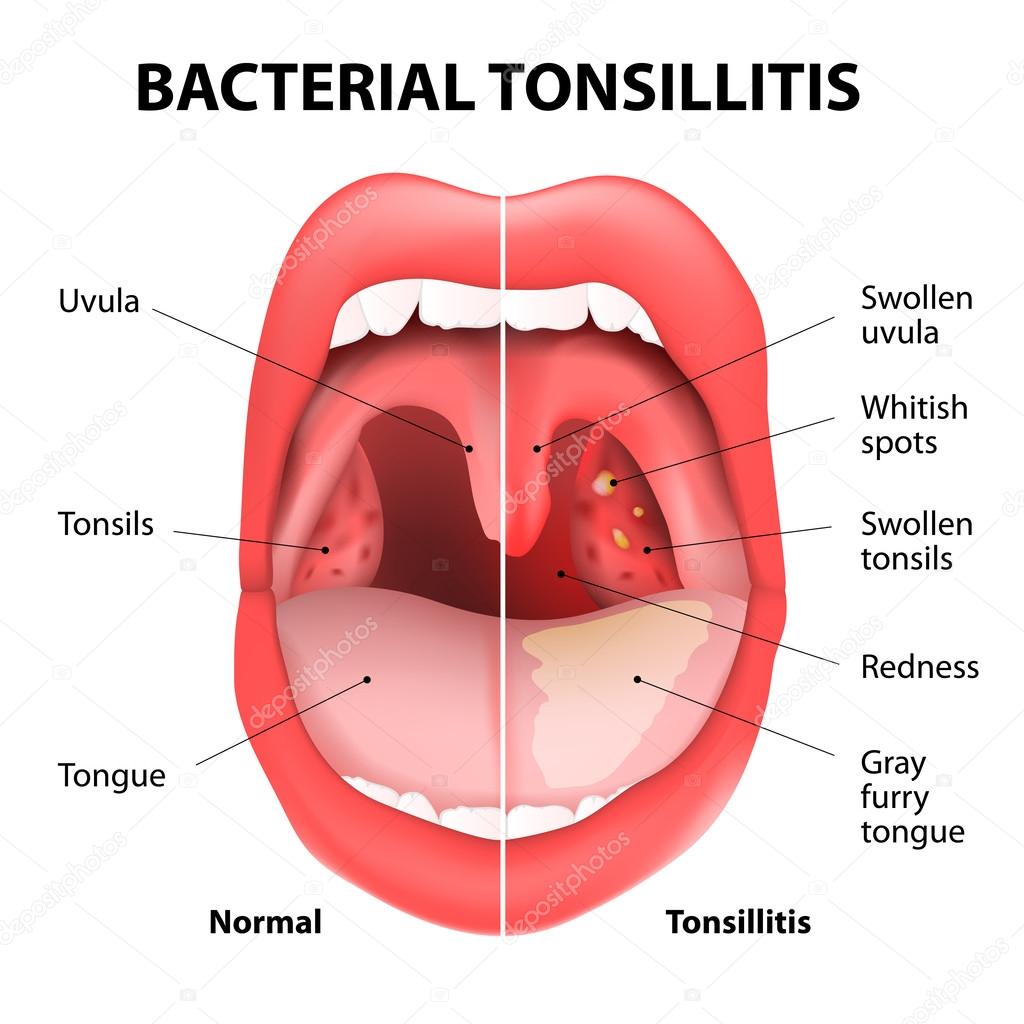
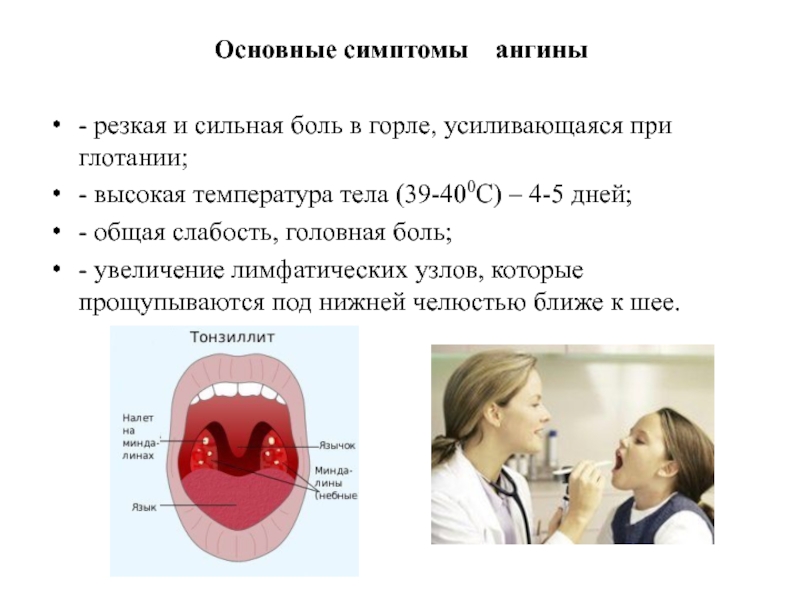
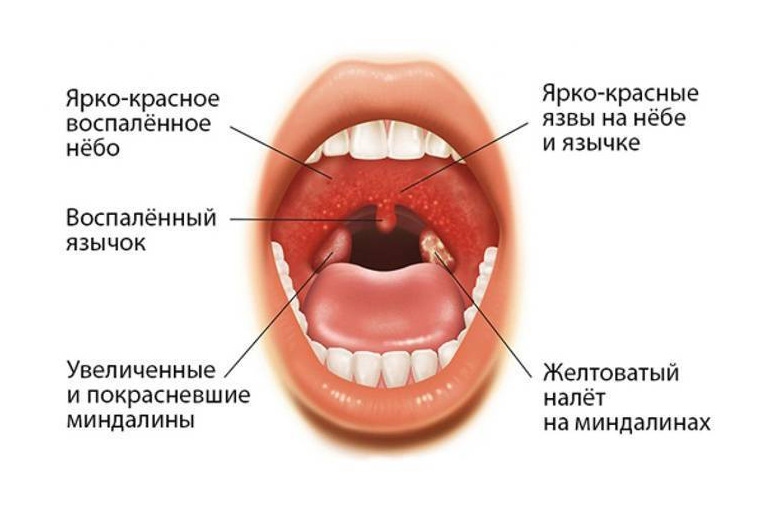 Без должного лечения хронический тонзиллит может приводить не только к постоянным ангинам и острым тонзиллитам, но и к очень серьезным осложнениям.
Без должного лечения хронический тонзиллит может приводить не только к постоянным ангинам и острым тонзиллитам, но и к очень серьезным осложнениям.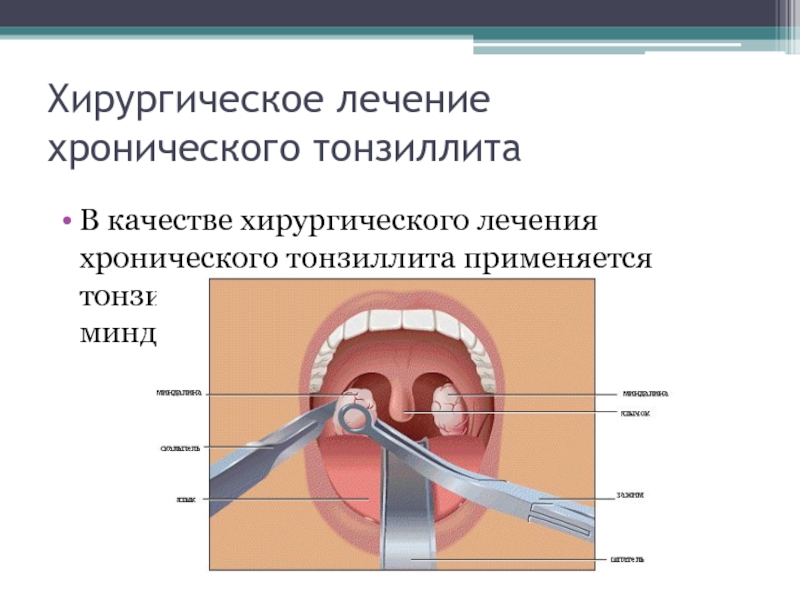
 Большую пользу может принести полоскание горла прохладной водой, но его схему должен расписать врач.
Большую пользу может принести полоскание горла прохладной водой, но его схему должен расписать врач.
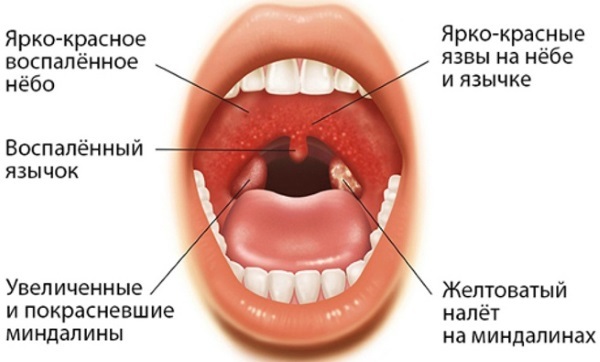 Детальную информацию, а также осуществить запись к специалисту можно на нашем сайте.
Детальную информацию, а также осуществить запись к специалисту можно на нашем сайте. Другие причины включают:
Другие причины включают: Он
или она проверит температуру вашего ребенка. Врач осмотрит вашего ребенка,
обращая пристальное внимание на уши, нос, горло и миндалины.В зависимости от вашего ребенка
симптомы, врач может сделать посев из горла или анализы крови.
Он
или она проверит температуру вашего ребенка. Врач осмотрит вашего ребенка,
обращая пристальное внимание на уши, нос, горло и миндалины.В зависимости от вашего ребенка
симптомы, врач может сделать посев из горла или анализы крови. Это также будет
зависят от того, насколько тяжелое состояние.
Это также будет
зависят от того, насколько тяжелое состояние.
 Тонзиллит — это воспаление миндалин.
Тонзиллит — это воспаление миндалин. Также запишите все новые инструкции, которые ваш врач дает вашему ребенку.
Также запишите все новые инструкции, которые ваш врач дает вашему ребенку.
 Они будут смотреть на ваши миндалины, чтобы убедиться, что они красные, опухшие или на них гной. Также проверит температуру.Они могут искать в ваших ушах и носу признаки инфекции и прощупывать шею по бокам на предмет отека и боли.
Они будут смотреть на ваши миндалины, чтобы убедиться, что они красные, опухшие или на них гной. Также проверит температуру.Они могут искать в ваших ушах и носу признаки инфекции и прощупывать шею по бокам на предмет отека и боли.
 Вы почувствуете себя лучше в течение 2 или 3 дней, но важно принимать все лекарства.
Вы почувствуете себя лучше в течение 2 или 3 дней, но важно принимать все лекарства. Но если тонзиллит продолжает возвращаться или не проходит, или если из-за опухших миндалин вам становится трудно дышать или есть, возможно, вам придется удалить миндалины. Эта операция называется тонзиллэктомией.
Но если тонзиллит продолжает возвращаться или не проходит, или если из-за опухших миндалин вам становится трудно дышать или есть, возможно, вам придется удалить миндалины. Эта операция называется тонзиллэктомией. Обычно это длится менее часа.Вероятно, вы сможете пойти домой через несколько часов после операции.
Обычно это длится менее часа.Вероятно, вы сможете пойти домой через несколько часов после операции.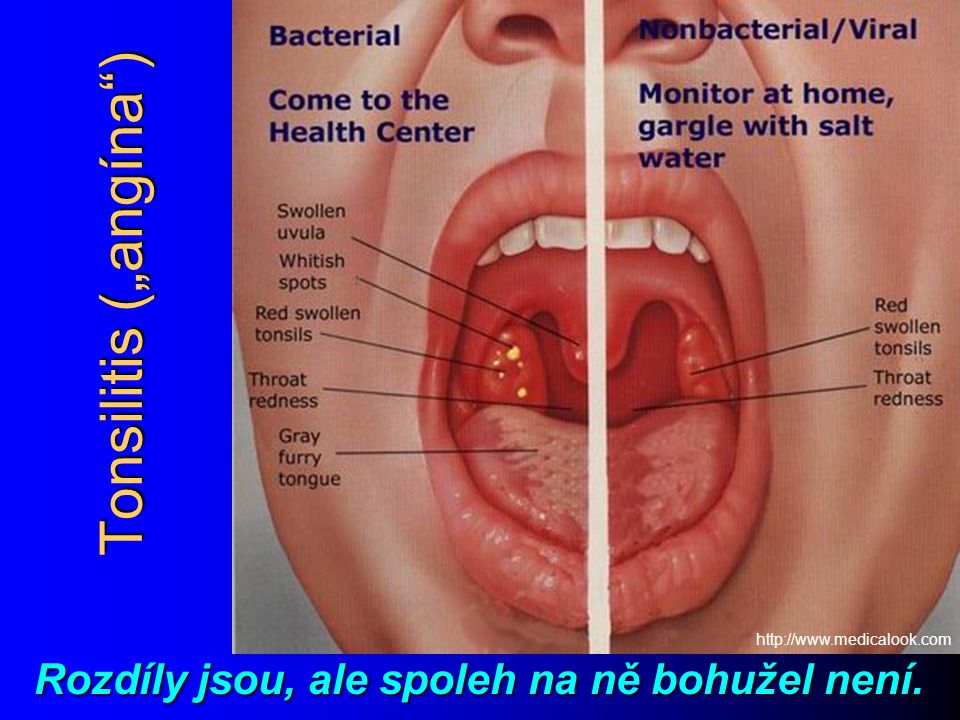 Миндалины — это скопления ткани, по одному с каждой стороны горла, в которых задерживаются бактерии и вирусы.
Миндалины — это скопления ткани, по одному с каждой стороны горла, в которых задерживаются бактерии и вирусы. Врач может использовать тампон, чтобы взять образец из горла для проверки на стрептококковые бактерии. Врач также может провести анализы крови при подозрении на другие инфекции, такие как мононуклеоз.
Врач может использовать тампон, чтобы взять образец из горла для проверки на стрептококковые бактерии. Врач также может провести анализы крови при подозрении на другие инфекции, такие как мононуклеоз.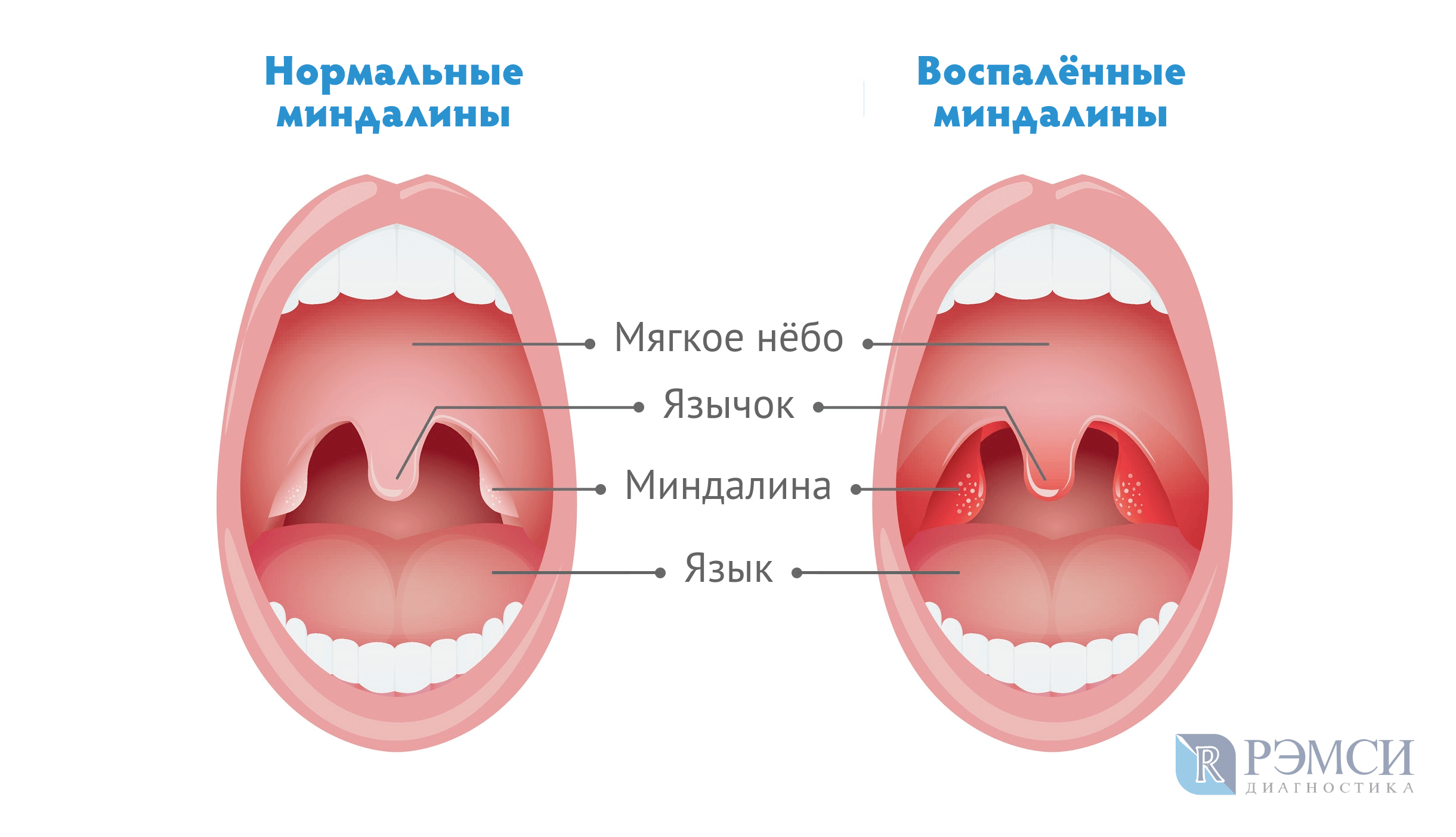
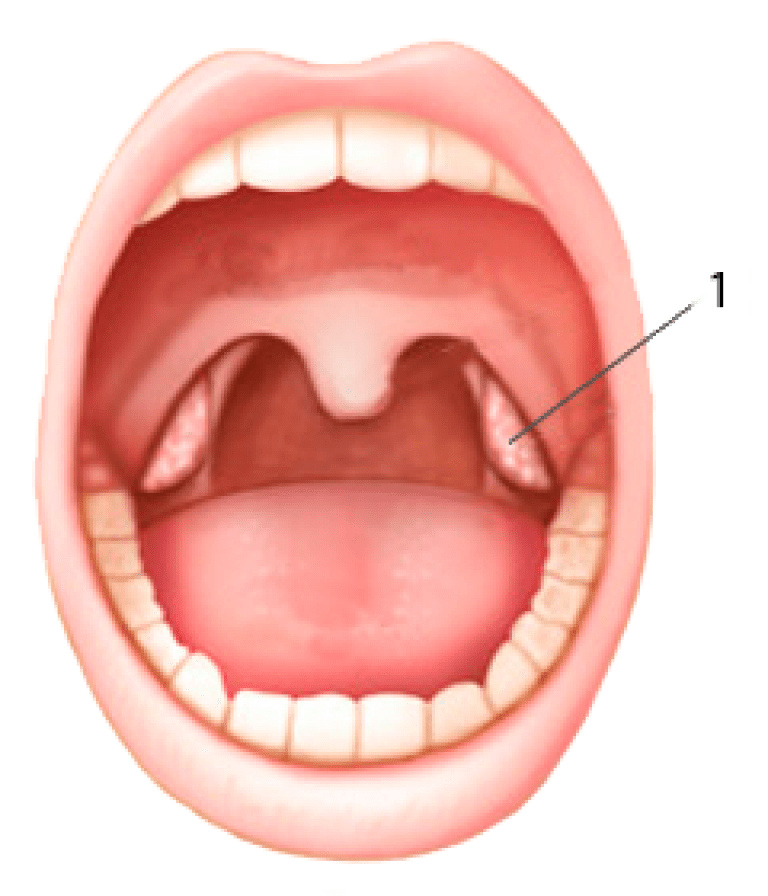 Они могут получить серьезное заболевание, называемое синдромом Рея.
Они могут получить серьезное заболевание, называемое синдромом Рея.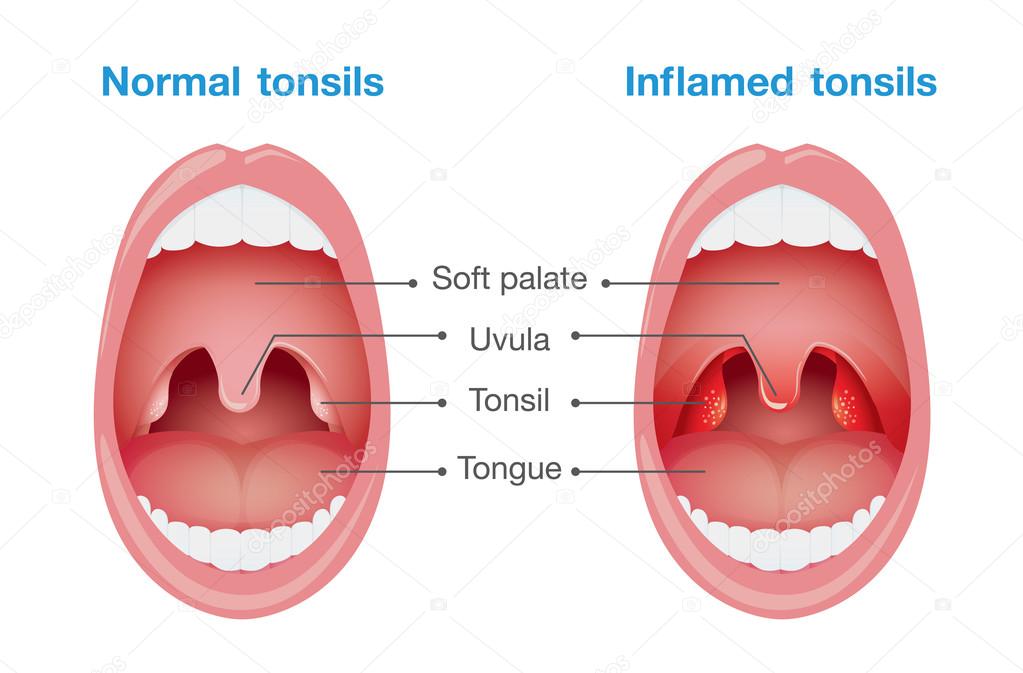
 Врач осмотрит горло и шею вашего ребенка, проверяя такие вещи, как покраснение или белые пятна на миндалинах и увеличение лимфатических узлов.
Врач осмотрит горло и шею вашего ребенка, проверяя такие вещи, как покраснение или белые пятна на миндалинах и увеличение лимфатических узлов.
 Детям и подросткам нельзя принимать аспирин.
Детям и подросткам нельзя принимать аспирин.
 Вы можете облегчить боль ребенка при глотании, подавая ему жидкости и мягкую пищу, например супы, молочные коктейли, смузи, ледяное мороженое или мороженое.
Вы можете облегчить боль ребенка при глотании, подавая ему жидкости и мягкую пищу, например супы, молочные коктейли, смузи, ледяное мороженое или мороженое.

 Этот звонок следует сделать еще более срочно, если ваш ребенок кажется очень больным, или если у него затрудненное дыхание или серьезные проблемы с глотанием (вызывающие у него слюни).
Этот звонок следует сделать еще более срочно, если ваш ребенок кажется очень больным, или если у него затрудненное дыхание или серьезные проблемы с глотанием (вызывающие у него слюни). В этом случае антибиотики (которые обладают антибактериальным действием) не помогут и их не нужно будет назначать.
В этом случае антибиотики (которые обладают антибактериальным действием) не помогут и их не нужно будет назначать. По этой причине имеет смысл держать вашего ребенка подальше от людей, у которых есть симптомы этого состояния. Однако большинство людей заразны еще до появления первых симптомов, поэтому часто нет практического способа предотвратить заражение вашего ребенка этим заболеванием.
По этой причине имеет смысл держать вашего ребенка подальше от людей, у которых есть симптомы этого состояния. Однако большинство людей заразны еще до появления первых симптомов, поэтому часто нет практического способа предотвратить заражение вашего ребенка этим заболеванием. Они улавливают бактерии и вирусы, попадающие через горло, и вырабатывают антитела для борьбы с инфекцией.
Они улавливают бактерии и вирусы, попадающие через горло, и вырабатывают антитела для борьбы с инфекцией. Лабораторный тест определит, вызывали ли бактерии инфекцию. Вирусная инфекция не будет выявлена на тесте, но если исключить наличие бактерий, то, скорее всего, причина в вирусах.
Лабораторный тест определит, вызывали ли бактерии инфекцию. Вирусная инфекция не будет выявлена на тесте, но если исключить наличие бактерий, то, скорее всего, причина в вирусах.
.jpg) Действительно, это утверждение имеет право на жизнь, особенно когда есть сочетание заражения и переохлаждения или мы имеем дело с «дремлющей» в организме инфекцией. В этом случае переохлаждение является так называемым стрессовым фактором, «предрасполагающим» к тому, что человек все же заболеет.
Действительно, это утверждение имеет право на жизнь, особенно когда есть сочетание заражения и переохлаждения или мы имеем дело с «дремлющей» в организме инфекцией. В этом случае переохлаждение является так называемым стрессовым фактором, «предрасполагающим» к тому, что человек все же заболеет. У детей подобная адаптация может занимать около полугода.
У детей подобная адаптация может занимать около полугода. В результате этого слизистые уже не могут эффективно защищаться от вторжения чужеродных агентов. Восприимчивость к ОРВИ возрастает. Другие обстоятельства возникают при наличии у ребенка гипертрофии аденоидов. Здесь получается своеобразный замкнутый круг, когда гипертрофия поддерживается частыми респираторными заболеваниями и наоборот, в разросшейся ткани аденоидов вольготно размножаются, а иногда и надолго задерживаются различные патологические агенты.
В результате этого слизистые уже не могут эффективно защищаться от вторжения чужеродных агентов. Восприимчивость к ОРВИ возрастает. Другие обстоятельства возникают при наличии у ребенка гипертрофии аденоидов. Здесь получается своеобразный замкнутый круг, когда гипертрофия поддерживается частыми респираторными заболеваниями и наоборот, в разросшейся ткани аденоидов вольготно размножаются, а иногда и надолго задерживаются различные патологические агенты.
 Тяжелое состояние требует серьезной врачебной помощи и проявляется в виде полного отказа от еды, питья, резкой слабости, выраженной вялости, вместе с уже упомянутыми проявлениями. Могут отмечаться нарушения дыхания, одышка, боли в грудной клетке. Среднетяжелое и тяжелое состояние обычно требуют лечения в условиях стационара.
Тяжелое состояние требует серьезной врачебной помощи и проявляется в виде полного отказа от еды, питья, резкой слабости, выраженной вялости, вместе с уже упомянутыми проявлениями. Могут отмечаться нарушения дыхания, одышка, боли в грудной клетке. Среднетяжелое и тяжелое состояние обычно требуют лечения в условиях стационара. А для гриппа существует эффективная противовирусная терапия, которую необходимо назначать как можно раньше от начала болезни. Поэтому мы стараемся провести необходимую диагностику при первом обращении. Для этого используют экспресс-тесты для определения вируса гриппа и РСВ инфекции. Кроме того, есть возможность диагностики с помощью ПЦР и многих других возбудителей ОРВИ. Также есть возможность быстрой диагностики стрептококковой инфекции, которая может «маскироваться» под ОРВИ, протекая с лихорадкой, болью в горле, а иногда и заложенностью носа.
А для гриппа существует эффективная противовирусная терапия, которую необходимо назначать как можно раньше от начала болезни. Поэтому мы стараемся провести необходимую диагностику при первом обращении. Для этого используют экспресс-тесты для определения вируса гриппа и РСВ инфекции. Кроме того, есть возможность диагностики с помощью ПЦР и многих других возбудителей ОРВИ. Также есть возможность быстрой диагностики стрептококковой инфекции, которая может «маскироваться» под ОРВИ, протекая с лихорадкой, болью в горле, а иногда и заложенностью носа.

 Для того, чтобы слизь отходила легче, температура снижалась быстрее, да и общая интоксикация уменьшалась, необходимо достаточное питье. Для этого подойдет как обычная вода, так и другие любимые напитки ребенка. Отделение слизи из носа может облегчить орошение слизистой солевыми растворами. При выраженной заложенности носа подключают сосудосуживающие средства, которые можно использовать очень аккуратно, строго по инструкции из-за высокого риска передозировки и других побочных эффектов. Средства против кашля, что были столь популярны раньше, в настоящее время все больше уходят из каждодневных назначений. Их роль представляется весьма спорной. Поэтому мы стараемся избегать их использования. Вместо них предпочитаем простые, «народные» способы: теплое питье (вода, чай, компот, бульон), рассасывание меда (разрешено для детей старше 1 года, у которых нет риска аллергических реакций), рассасывание различных леденцов (осторожно, из-за риска вдыхания леденца при приступе кашля, с 6 летнего возраста).
Для того, чтобы слизь отходила легче, температура снижалась быстрее, да и общая интоксикация уменьшалась, необходимо достаточное питье. Для этого подойдет как обычная вода, так и другие любимые напитки ребенка. Отделение слизи из носа может облегчить орошение слизистой солевыми растворами. При выраженной заложенности носа подключают сосудосуживающие средства, которые можно использовать очень аккуратно, строго по инструкции из-за высокого риска передозировки и других побочных эффектов. Средства против кашля, что были столь популярны раньше, в настоящее время все больше уходят из каждодневных назначений. Их роль представляется весьма спорной. Поэтому мы стараемся избегать их использования. Вместо них предпочитаем простые, «народные» способы: теплое питье (вода, чай, компот, бульон), рассасывание меда (разрешено для детей старше 1 года, у которых нет риска аллергических реакций), рассасывание различных леденцов (осторожно, из-за риска вдыхания леденца при приступе кашля, с 6 летнего возраста). При болях в горле используют различные спреи и препараты для рассасывания. Следует обращать внимание на ограничение по возрасту для их использования. Этиотропная терапия, то есть терапия, направленная на устранение возбудителя ОРВИ, доказана для ежедневной практики на международном уровне лишь для терапии гриппа.
При болях в горле используют различные спреи и препараты для рассасывания. Следует обращать внимание на ограничение по возрасту для их использования. Этиотропная терапия, то есть терапия, направленная на устранение возбудителя ОРВИ, доказана для ежедневной практики на международном уровне лишь для терапии гриппа.  Расскажите, почему важно не трогать лицо, не засовывать пальцы в рот, нос и глаза и почему не стоит откусывать от пирога, который уже надкусил приятель.
Расскажите, почему важно не трогать лицо, не засовывать пальцы в рот, нос и глаза и почему не стоит откусывать от пирога, который уже надкусил приятель. 
 Однако существенными минусами в его использовании, наряду с длиной курса, являются неприятный вкус и тошнота, которую часто отмечают при его приеме.
Однако существенными минусами в его использовании, наряду с длиной курса, являются неприятный вкус и тошнота, которую часто отмечают при его приеме. То есть чем шире охват вакцинации, тем ниже риск широкого распространения заболевания. Это особенно важно для защиты ослабленных людей или тех, кому вакцинация противопоказана. Важно помнить, что впервые получающие вакцинацию против гриппа дети до 9-летнего возраста должны быть вакцинированы дважды с интервалом 4 недели. Для особых групп детей раннего возраста давно и эффективно используют препарат на основе моноклональных антител для профилактики РСВ-инфекции, который вводят внутримышечно.
То есть чем шире охват вакцинации, тем ниже риск широкого распространения заболевания. Это особенно важно для защиты ослабленных людей или тех, кому вакцинация противопоказана. Важно помнить, что впервые получающие вакцинацию против гриппа дети до 9-летнего возраста должны быть вакцинированы дважды с интервалом 4 недели. Для особых групп детей раннего возраста давно и эффективно используют препарат на основе моноклональных антител для профилактики РСВ-инфекции, который вводят внутримышечно. Он ведет канал «Доктор Фил: остаться в живых», где подробно рассказывает о болезнях и дает советы по поддержанию здоровья.
Он ведет канал «Доктор Фил: остаться в живых», где подробно рассказывает о болезнях и дает советы по поддержанию здоровья.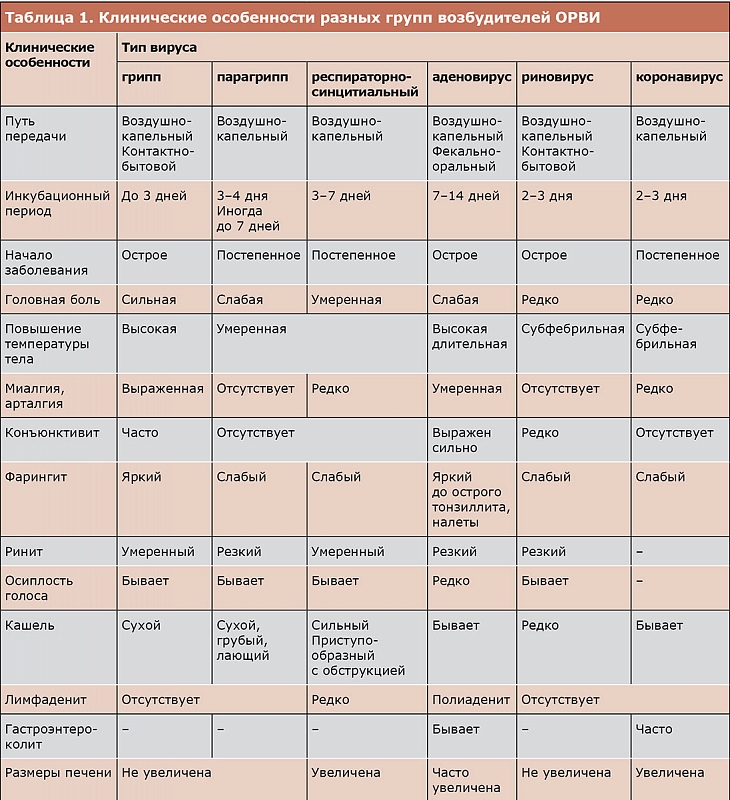

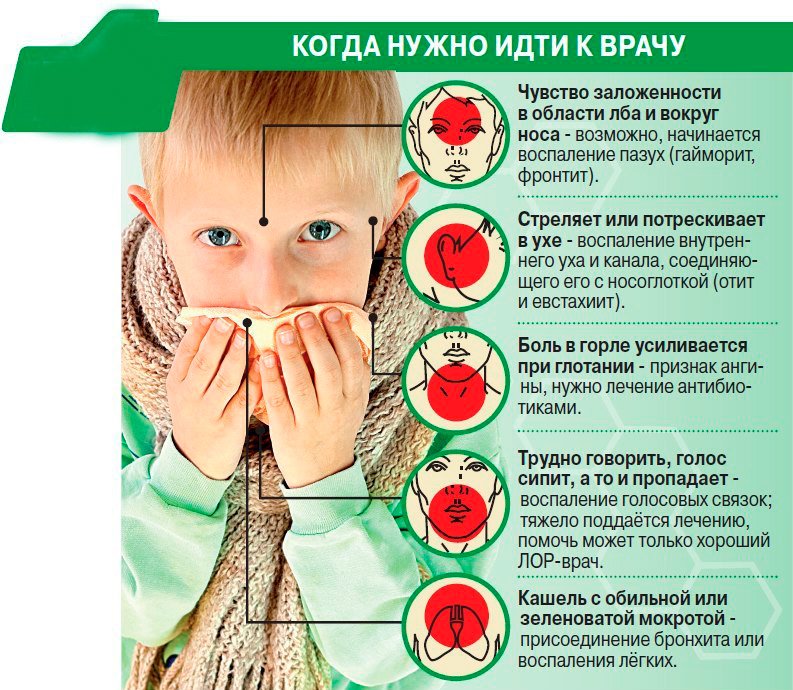 Эти потери необходимо восполнить. Детский врач Сергей Бутрий советует детям до 2 лет пить не менее 1 литра в день, а старше 2 лет — 1,5-2 литра. Поить ребенка можно водой или напитками: морсом, компотом, чаем с малиной.
Эти потери необходимо восполнить. Детский врач Сергей Бутрий советует детям до 2 лет пить не менее 1 литра в день, а старше 2 лет — 1,5-2 литра. Поить ребенка можно водой или напитками: морсом, компотом, чаем с малиной. Поэтому это эффективный метод борьбы с простудой и ангиной. Однако молоко нужно давать ребенку только если он нормально его переносит. Сигналом о непереносимости будут вздутие живота и послабление стула. В таком случае молоко давать нельзя. Если вы не знаете, как организм ребенка отреагирует на молоко — не давайте его.
Поэтому это эффективный метод борьбы с простудой и ангиной. Однако молоко нужно давать ребенку только если он нормально его переносит. Сигналом о непереносимости будут вздутие живота и послабление стула. В таком случае молоко давать нельзя. Если вы не знаете, как организм ребенка отреагирует на молоко — не давайте его.
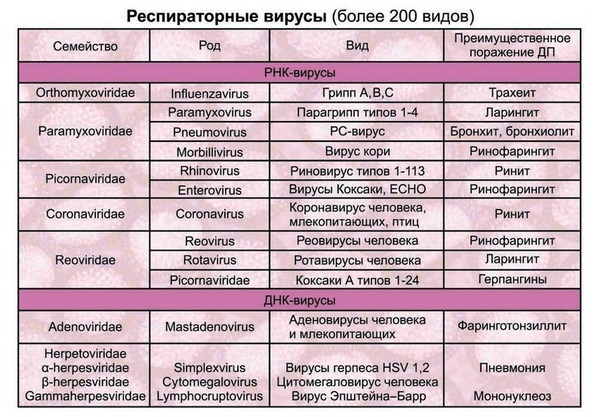 Так как понять — это простуда или режутся зубки?
Так как понять — это простуда или режутся зубки?

 Нельзя давать циклоферон малышам, не достигшим 4 лет. Циклоферон надо запить водой на голодный желудок за 30 минут до еды. Разжевывать таблетку нельзя. Циклоферон — это лекарство, дозу и период применения может назначить только врач.
Нельзя давать циклоферон малышам, не достигшим 4 лет. Циклоферон надо запить водой на голодный желудок за 30 минут до еды. Разжевывать таблетку нельзя. Циклоферон — это лекарство, дозу и период применения может назначить только врач. 
 Протирайте поверхности антибактериальными салфетками. На столах, стульях и мягкой мебели остается много микробов, их нужно уничтожить. Используйте антибактериальные спреи для воздуха. Распыляйте средство в комнатах после проветривания, примерно 3 раза в день. В период болезни это стоит делать чаще: каждые два часа.
Протирайте поверхности антибактериальными салфетками. На столах, стульях и мягкой мебели остается много микробов, их нужно уничтожить. Используйте антибактериальные спреи для воздуха. Распыляйте средство в комнатах после проветривания, примерно 3 раза в день. В период болезни это стоит делать чаще: каждые два часа.
 Наиболее часто «простудные» заболевания отмечаются у детей со сниженным или ослабленным иммунитетом, а также у имеющих многочисленные контакты в детских дошкольных учреждениях и школах. Маленький ребенок легко может заболеть при встрече с возбудителем, к которому у него нет иммунитета.
Наиболее часто «простудные» заболевания отмечаются у детей со сниженным или ослабленным иммунитетом, а также у имеющих многочисленные контакты в детских дошкольных учреждениях и школах. Маленький ребенок легко может заболеть при встрече с возбудителем, к которому у него нет иммунитета. Для гриппа характерны также носовые кровотечения. Катаральный синдром проявляется в виде насморка, заложенности носа и кашля. Кашель обычно отмечается с первых дней болезни, вначале сухой и частый, затем влажный с выделением мокроты. Болезнь поражает практически все органы дыхания. При воспалении гортани на фоне хриплого голоса и грубого «лающего кашля» может развиться стеноз, который проявляется внезапным затруднением дыхания, резкой бледностью или появлением синеватого оттенка кожи. Такое состояние ребенка требует принятия срочных мер, при этом необходимо вызвать «Скорую помощь». У ослабленных и часто болеющих детей возможно развитие воспаления легких. Родители должны знать признаки, позволяющие заподозрить пневмонию у ребенка. Температура выше 38 градусов более трех дней, кряхтящее дыхание, учащенное дыхание, втяжение податливых мест грудной клетки при вдохе, посинение губ и кожи, полный отказ от еды, беспокойство или сонливость — это признаки, требующие повторного вызова врача.
Для гриппа характерны также носовые кровотечения. Катаральный синдром проявляется в виде насморка, заложенности носа и кашля. Кашель обычно отмечается с первых дней болезни, вначале сухой и частый, затем влажный с выделением мокроты. Болезнь поражает практически все органы дыхания. При воспалении гортани на фоне хриплого голоса и грубого «лающего кашля» может развиться стеноз, который проявляется внезапным затруднением дыхания, резкой бледностью или появлением синеватого оттенка кожи. Такое состояние ребенка требует принятия срочных мер, при этом необходимо вызвать «Скорую помощь». У ослабленных и часто болеющих детей возможно развитие воспаления легких. Родители должны знать признаки, позволяющие заподозрить пневмонию у ребенка. Температура выше 38 градусов более трех дней, кряхтящее дыхание, учащенное дыхание, втяжение податливых мест грудной клетки при вдохе, посинение губ и кожи, полный отказ от еды, беспокойство или сонливость — это признаки, требующие повторного вызова врача. Бактериальные инфекции могут проявляться как боль в ухе, гноетечение из уха или из глаз, отек и покраснение кожи щеки или вокруг глаз, увеличение и болезненность лимфоузлов, боль при глотании.
Бактериальные инфекции могут проявляться как боль в ухе, гноетечение из уха или из глаз, отек и покраснение кожи щеки или вокруг глаз, увеличение и болезненность лимфоузлов, боль при глотании.
 Среди общеукрепляющих мер наиболее эффективнозакаливание. Оно позволяет, если и не полностью избежать «простуд», то снизить вероятность заболевания ребенка. Хорошо закаливает охлаждение подошв ног, кожи шеи, поясницы, однако для получения равномерного эффекта лучше всего воздействовать на все тело. Максимальная длительность холодового воздействия на ребенка не должна превышать десяти-двадцати минут, гораздо важнее его повторность и постепенность. Начинать закаливание надо с первых недель жизни — это воздушные ванны во время пеленания, гимнастика перед купанием, купание, растирание полотенцем после купания. Уже с первого месяца жизни следует приучать ребенка к прогулкам на воздухе, постепенно доводя их продолжительность до трех-четырех часов в день. Летом надо разрешать ребенку бегать босиком. Хорошо закаливает купание в открытом водоеме, посещение бани или сауны. Опасными для ребенка считаются такие виды закаливания, как «моржевание», хождение босиком по снегу, обливание холодной водой, при этом ребенок охлаждается намного быстрее взрослого и заболевает.
Среди общеукрепляющих мер наиболее эффективнозакаливание. Оно позволяет, если и не полностью избежать «простуд», то снизить вероятность заболевания ребенка. Хорошо закаливает охлаждение подошв ног, кожи шеи, поясницы, однако для получения равномерного эффекта лучше всего воздействовать на все тело. Максимальная длительность холодового воздействия на ребенка не должна превышать десяти-двадцати минут, гораздо важнее его повторность и постепенность. Начинать закаливание надо с первых недель жизни — это воздушные ванны во время пеленания, гимнастика перед купанием, купание, растирание полотенцем после купания. Уже с первого месяца жизни следует приучать ребенка к прогулкам на воздухе, постепенно доводя их продолжительность до трех-четырех часов в день. Летом надо разрешать ребенку бегать босиком. Хорошо закаливает купание в открытом водоеме, посещение бани или сауны. Опасными для ребенка считаются такие виды закаливания, как «моржевание», хождение босиком по снегу, обливание холодной водой, при этом ребенок охлаждается намного быстрее взрослого и заболевает.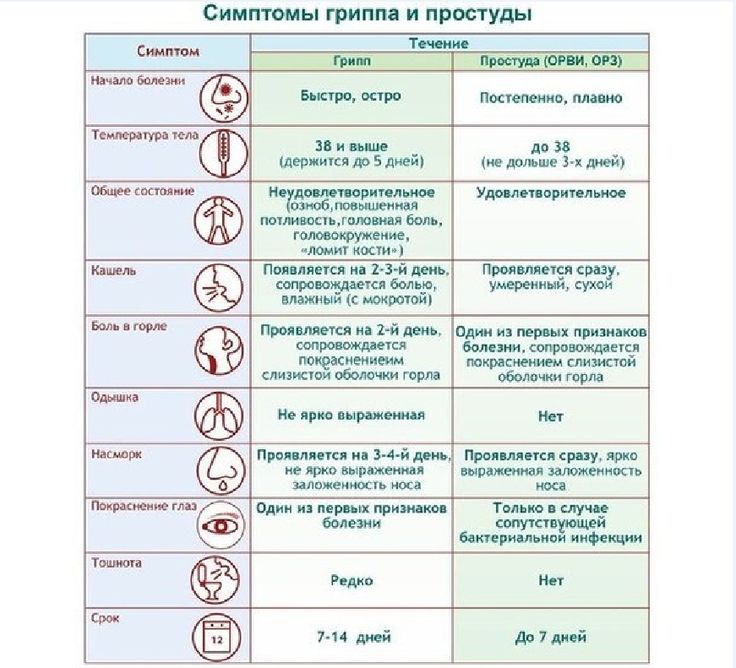 Закаливание после нетяжелой острой респираторной инфекции можно начать через десять-четырнадцать дней, а в случае заболевания с длительной температурной реакцией — через четыре-пять недель после выздоровления.
Закаливание после нетяжелой острой респираторной инфекции можно начать через десять-четырнадцать дней, а в случае заболевания с длительной температурной реакцией — через четыре-пять недель после выздоровления. Это позволило существенно уменьшить частоту нежелательных реакций при сохранении высокой эффективности вакцинации. Вакцины нового поколения разрешено применять как у взрослых, так и у детей. Из наиболее известных противогриппозных вакцин следует отметить вакцины Гриппол (Россия), Инфлювак (Германия), Флюарикс (Бельгия). Эти вакцины можно применять у детей начиная с шести месячного возраста. Вакцины подтвердили свою высокую результативность и отличную переносимость. Это особенно важно для детей с хроническими заболеваниями органов дыхания, сердечно-сосудистой системы, патологией центральной нервной системы. Эти дети тяжело болеют гриппом, их обязательно нужно прививать.
Это позволило существенно уменьшить частоту нежелательных реакций при сохранении высокой эффективности вакцинации. Вакцины нового поколения разрешено применять как у взрослых, так и у детей. Из наиболее известных противогриппозных вакцин следует отметить вакцины Гриппол (Россия), Инфлювак (Германия), Флюарикс (Бельгия). Эти вакцины можно применять у детей начиная с шести месячного возраста. Вакцины подтвердили свою высокую результативность и отличную переносимость. Это особенно важно для детей с хроническими заболеваниями органов дыхания, сердечно-сосудистой системы, патологией центральной нервной системы. Эти дети тяжело болеют гриппом, их обязательно нужно прививать.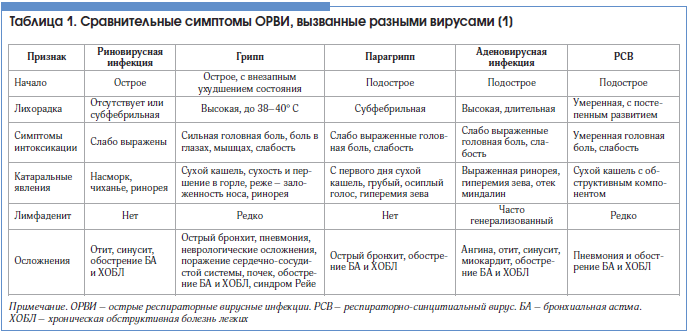
 Увлажняйте слизистую оболочку носа ребёнка солевыми растворами, облегчайте дыхание через нос путем закапывания солевых растворов и отсасывания слизи.
Увлажняйте слизистую оболочку носа ребёнка солевыми растворами, облегчайте дыхание через нос путем закапывания солевых растворов и отсасывания слизи. Когда уменьшатся проявления интоксикации, аппетит повысится. Поэтому не возражайте, если ребёнок желает перекусить бананом или галетным печеньем с чаем, однако предлагайте и основные блюда тоже. Во время болезни лучше не «нагружать» желудочно-кишечный тракт трудно переваривающимися продуктами (жирные и жареные блюда, копченые колбасы, сдобное тесто, недомашняя пища).
Когда уменьшатся проявления интоксикации, аппетит повысится. Поэтому не возражайте, если ребёнок желает перекусить бананом или галетным печеньем с чаем, однако предлагайте и основные блюда тоже. Во время болезни лучше не «нагружать» желудочно-кишечный тракт трудно переваривающимися продуктами (жирные и жареные блюда, копченые колбасы, сдобное тесто, недомашняя пища).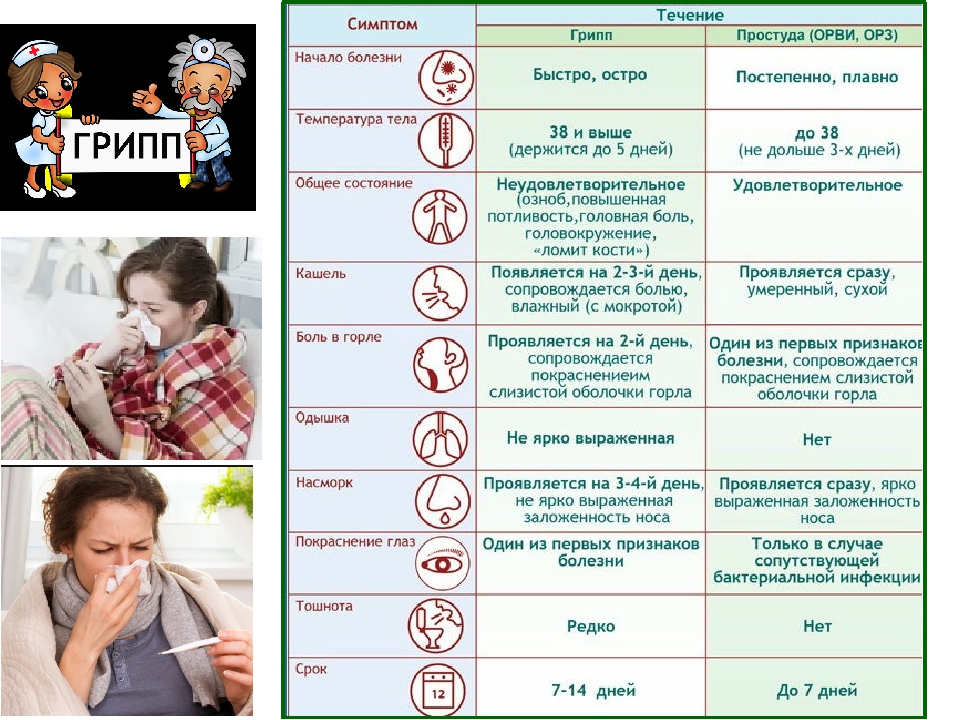 Если же постоянное пребывание в постели сопровождается постоянными криками и воплями в связи с желанием из кровати выбраться, то следует знать, что энергии на крики и вопли тратится не меньше, чем на ходьбу.
Если же постоянное пребывание в постели сопровождается постоянными криками и воплями в связи с желанием из кровати выбраться, то следует знать, что энергии на крики и вопли тратится не меньше, чем на ходьбу.

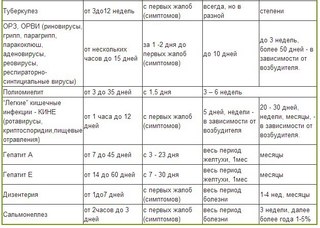 5 до 40 гр. в течение первых суток
5 до 40 гр. в течение первых суток Отитом, гайморитом, воспалением сердечной мышцы (миокардитом). В худшем случае может развиться воспаление мозга и его оболочек.
Отитом, гайморитом, воспалением сердечной мышцы (миокардитом). В худшем случае может развиться воспаление мозга и его оболочек. Необходимо соблюдать диету (легкие блюда в небольших порциях)
Необходимо соблюдать диету (легкие блюда в небольших порциях)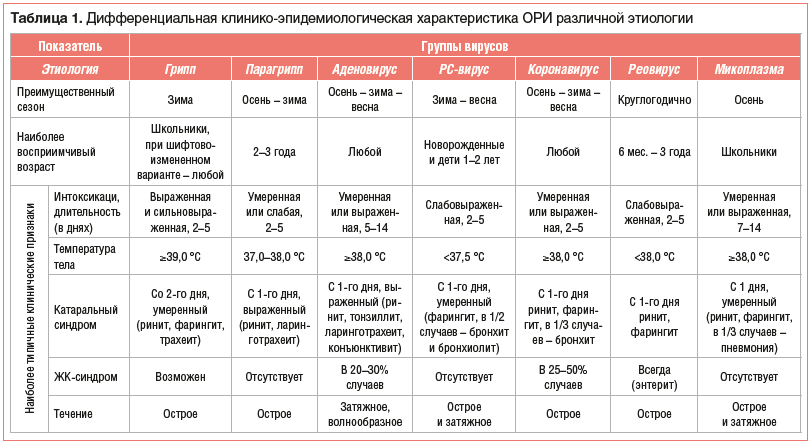 Физическое развитие, закаливание.
Физическое развитие, закаливание.

 Однако это оздоровительное средство, использующееся с профилактической целью, имеет смысл только в том случае, если проводится по согласованию с врачом систематически, постепенно, последовательно и с учетом индивидуальных особенностей организма ребенка.
Однако это оздоровительное средство, использующееся с профилактической целью, имеет смысл только в том случае, если проводится по согласованию с врачом систематически, постепенно, последовательно и с учетом индивидуальных особенностей организма ребенка.


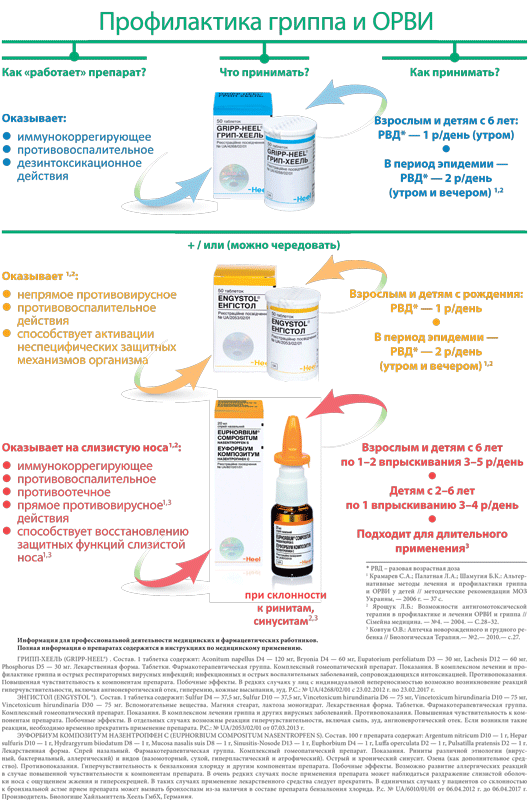 По мере развития это может звучать как тюлень, особенно при кашле)
По мере развития это может звучать как тюлень, особенно при кашле)

 Розовый глаз также может быть вызван вирусными инфекциями, аллергией или раздражителями. Обычно при бактериальной инфекции выделения густые и желтые, а веки слипаются.
Розовый глаз также может быть вызван вирусными инфекциями, аллергией или раздражителями. Обычно при бактериальной инфекции выделения густые и желтые, а веки слипаются.
 Около 80% инфекций являются вирусными и более легкими. Двадцать процентов — бактериальные. Это не заразно.
Около 80% инфекций являются вирусными и более легкими. Двадцать процентов — бактериальные. Это не заразно. Прежде чем давать ребенку какие-либо лекарства, проконсультируйтесь с лечащим врачом.
Прежде чем давать ребенку какие-либо лекарства, проконсультируйтесь с лечащим врачом. Никогда не принимайте аспирин без консультации с врачом. Если температура не снизилась через 30 минут, подумайте о ванночке с губкой и водой комнатной температуры.
Никогда не принимайте аспирин без консультации с врачом. Если температура не снизилась через 30 минут, подумайте о ванночке с губкой и водой комнатной температуры.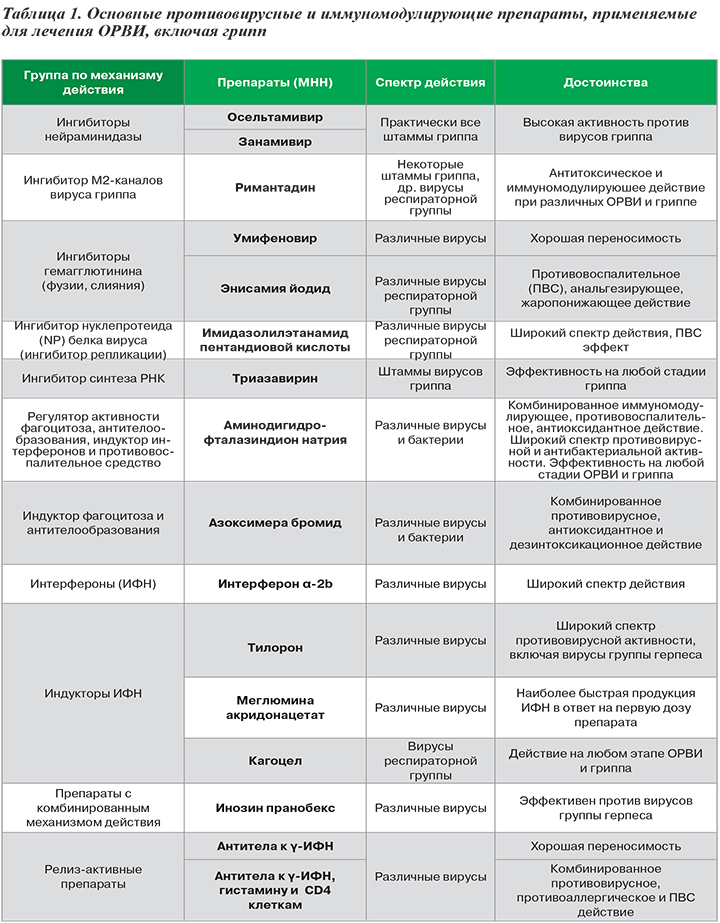
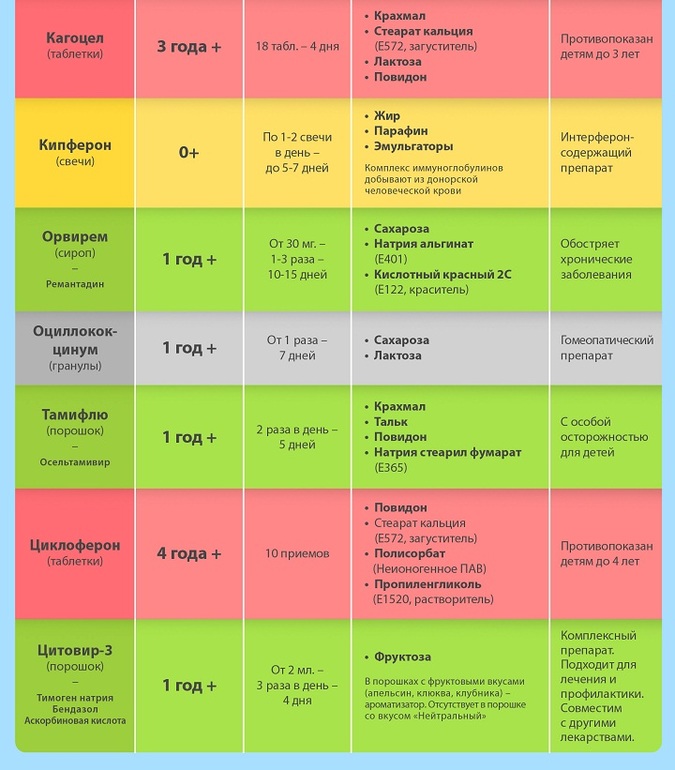 Реклама на нашем сайте помогает поддерживать нашу миссию. Мы не поддерживаем продукты или услуги, не принадлежащие Cleveland Clinic.
Политика
Реклама на нашем сайте помогает поддерживать нашу миссию. Мы не поддерживаем продукты или услуги, не принадлежащие Cleveland Clinic.
Политика Принципы правильного использования антибиотиков для лечения неосложненного острого бронхита: история вопроса. Энн Интерн Мед. .
2001. 134 (6): 521–529.
Принципы правильного использования антибиотиков для лечения неосложненного острого бронхита: история вопроса. Энн Интерн Мед. .
2001. 134 (6): 521–529. http://www.med.umich.edu/1info/fhp/practiceguides/om/OM.pdf. По состоянию на 14 августа 2012 г.
http://www.med.umich.edu/1info/fhp/practiceguides/om/OM.pdf. По состоянию на 14 августа 2012 г. Ларингоскоп .2004. 114 (3): 557–560.
Ларингоскоп .2004. 114 (3): 557–560. Противовирусные препараты от гриппа у здоровых взрослых: систематический обзор [исправление опубликовано в Lancet.2006; 367 (9528): 2060]. Ланцет .
2006. 367 (9507): 303–313.
Противовирусные препараты от гриппа у здоровых взрослых: систематический обзор [исправление опубликовано в Lancet.2006; 367 (9528): 2060]. Ланцет .
2006. 367 (9507): 303–313. Proc Am Thorac Soc .
2011; 8 (1): 79–89.
Proc Am Thorac Soc .
2011; 8 (1): 79–89. MMWR Recomm Rep .
2011; 60 (1): 1–24.
MMWR Recomm Rep .
2011; 60 (1): 1–24. Принципы правильного использования антибиотиков для лечения неспецифических инфекций верхних дыхательных путей у взрослых: история вопроса. Энн Интерн Мед. .
2001. 134 (6): 490–494.
Принципы правильного использования антибиотиков для лечения неспецифических инфекций верхних дыхательных путей у взрослых: история вопроса. Энн Интерн Мед. .
2001. 134 (6): 490–494. Эффективность и безопасность короткой и длительной антибактериальной терапии острого бактериального синусита: метаанализ рандомизированных исследований. Br J Clin Pharmacol .
2009. 67 (2): 161–171.
Эффективность и безопасность короткой и длительной антибактериальной терапии острого бактериального синусита: метаанализ рандомизированных исследований. Br J Clin Pharmacol .
2009. 67 (2): 161–171. 2000; 19 (5 доп.): S24 – S30.
2000; 19 (5 доп.): S24 – S30. 2004; (1): CD000219.
2004; (1): CD000219. ahrq.gov/content.aspx?id=32415. По состоянию на 26 сентября 2012 г.
ahrq.gov/content.aspx?id=32415. По состоянию на 26 сентября 2012 г. Фам Прак Манаг .
2003. 10 (8): 68–69.
Фам Прак Манаг .
2003. 10 (8): 68–69. Принципы правильного применения антибиотиков при остром фарингите у взрослых. Энн Интерн Мед. .
2001. 134 (6): 506–508.
Принципы правильного применения антибиотиков при остром фарингите у взрослых. Энн Интерн Мед. .
2001. 134 (6): 506–508..gif) Х.,
Болсер DC,
и другие.;
Американский колледж грудных врачей (ACCP).
Диагностика и лечение кашля. Краткое изложение: клинические рекомендации ACCP, основанные на фактических данных. Сундук .
2006; 129 (1 доп.): 1С – 23С.
Х.,
Болсер DC,
и другие.;
Американский колледж грудных врачей (ACCP).
Диагностика и лечение кашля. Краткое изложение: клинические рекомендации ACCP, основанные на фактических данных. Сундук .
2006; 129 (1 доп.): 1С – 23С.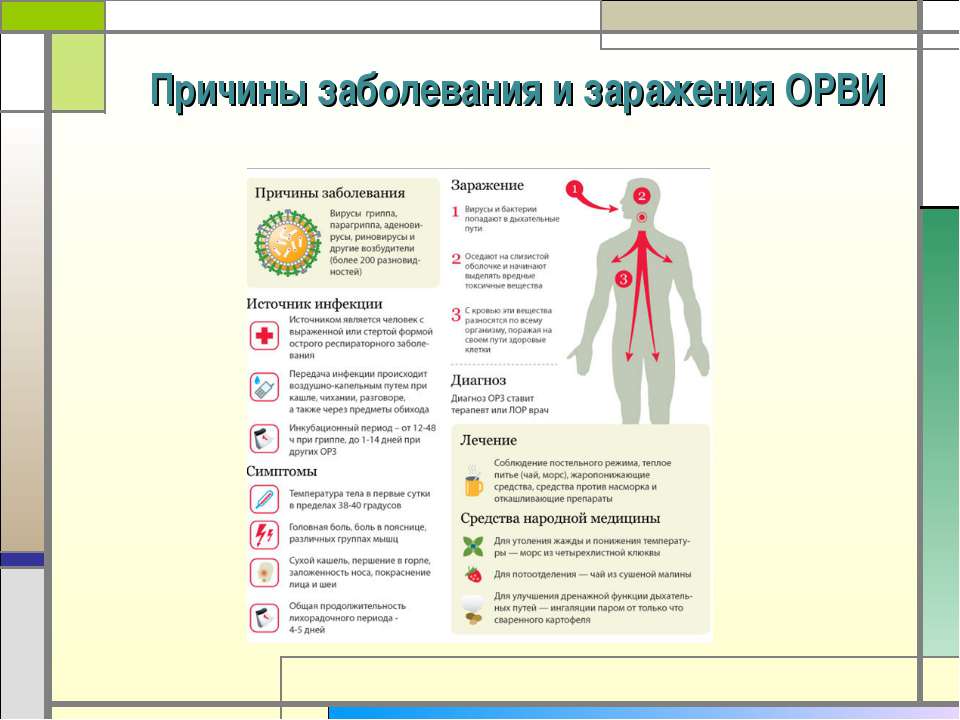
.gif) Будьте осторожны, держите их подальше от горячей воды.
Будьте осторожны, держите их подальше от горячей воды.


 | Copyright 2009, Национальная детская больница
| Copyright 2009, Национальная детская больница  Если ваш браузер не принимает файлы cookie, вы не можете просматривать этот сайт.
Если ваш браузер не принимает файлы cookie, вы не можете просматривать этот сайт.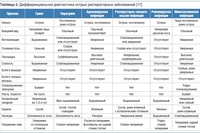
 Разрешение веб-сайту создавать файлы cookie не дает этому или любому другому сайту доступа к
остальной части вашего компьютера, и только сайт, который создал файл cookie, может его прочитать.
Разрешение веб-сайту создавать файлы cookie не дает этому или любому другому сайту доступа к
остальной части вашего компьютера, и только сайт, который создал файл cookie, может его прочитать. Это также может произойти при вдыхании
капли от чихания или кашля инфицированного человека.
Это также может произойти при вдыхании
капли от чихания или кашля инфицированного человека. Рожденные младенцы
преждевременно или с заболеваниями сердца, легких или иммунной системы подвержены повышенному риску
более тяжелая болезнь.
Рожденные младенцы
преждевременно или с заболеваниями сердца, легких или иммунной системы подвержены повышенному риску
более тяжелая болезнь. Убедитесь, что ваш ребенок посещает своего врача.
для диагностики.
Убедитесь, что ваш ребенок посещает своего врача.
для диагностики. Лечение RSV проводится для облегчения симптомов.Лечение может включать:
Лечение RSV проводится для облегчения симптомов.Лечение может включать:
 Это может стать опасным для жизни. РСВ в младенчестве может быть связан с астмой
позже
в детстве.
Это может стать опасным для жизни. РСВ в младенчестве может быть связан с астмой
позже
в детстве..gif)
 Это дополнительный кислород, поступающий через маску, носовые канюли или кислородную палатку.
А
ребенку, который очень болен, возможно, потребуется поставить дыхательный аппарат (вентилятор), чтобы помочь
с дыханием
Это дополнительный кислород, поступающий через маску, носовые канюли или кислородную палатку.
А
ребенку, который очень болен, возможно, потребуется поставить дыхательный аппарат (вентилятор), чтобы помочь
с дыханием
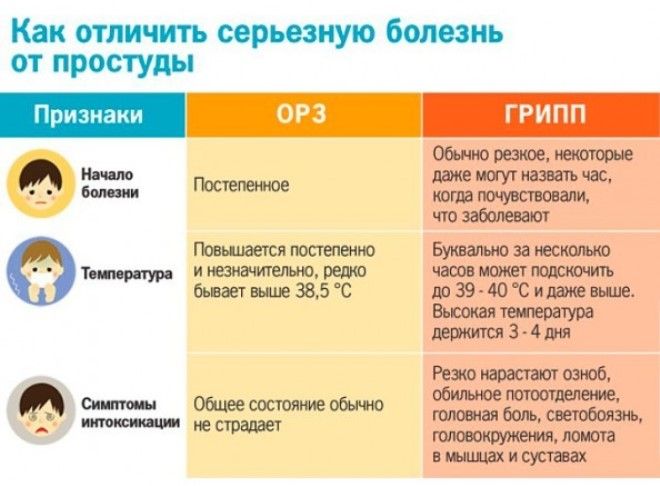
 Оценки включали измерения неврологического функционирования, активности сна и бодрствования, взаимодействия матери и ребенка, а также умственного и моторного развития в 8 и 24 месяцев.Все младенцы экспериментальной группы по сравнению с контрольной группой показали пониженную активность в больнице, меньшее количество аномальных рефлексов и лучшую ориентировочную реакцию. К 24 месяцам экспериментальные младенцы показали значительно более высокие результаты по индексу умственного развития по шкале Бейли. Было обнаружено несколько различий в моделях взаимодействия родителей и младенцев. Результаты показывают, что как временное формирование паттернов, так и случайная реакция в ранней среде недоношенного ребенка положительно влияют на некоторые аспекты развития таких детей.
Оценки включали измерения неврологического функционирования, активности сна и бодрствования, взаимодействия матери и ребенка, а также умственного и моторного развития в 8 и 24 месяцев.Все младенцы экспериментальной группы по сравнению с контрольной группой показали пониженную активность в больнице, меньшее количество аномальных рефлексов и лучшую ориентировочную реакцию. К 24 месяцам экспериментальные младенцы показали значительно более высокие результаты по индексу умственного развития по шкале Бейли. Было обнаружено несколько различий в моделях взаимодействия родителей и младенцев. Результаты показывают, что как временное формирование паттернов, так и случайная реакция в ранней среде недоношенного ребенка положительно влияют на некоторые аспекты развития таких детей.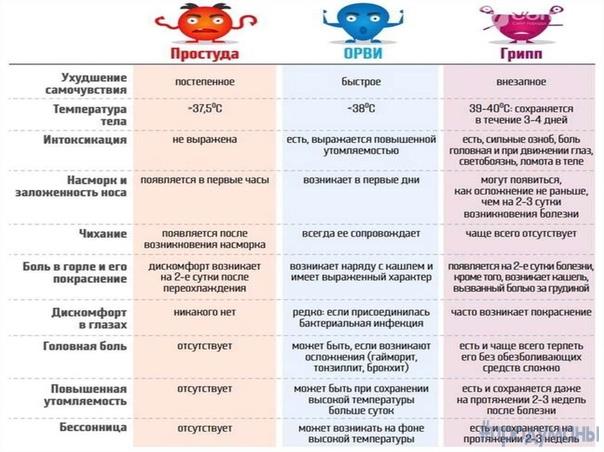 только для исследователей и теоретиков, но также и для детских психиатров, клинических психологов, социальных психиатров, специалистов по дошкольному образованию, педагогических психологов, учителей специального образования и других исследователей.
только для исследователей и теоретиков, но также и для детских психиатров, клинических психологов, социальных психиатров, специалистов по дошкольному образованию, педагогических психологов, учителей специального образования и других исследователей. Wiley опубликовал работы более 450 лауреатов Нобелевской премии во всех категориях: литература, экономика, физиология и медицина, физика, химия и мир. Wiley поддерживает партнерские отношения со многими ведущими мировыми сообществами и ежегодно издает более 1500 рецензируемых журналов и более 1500 новых книг в печатном виде и в Интернете, а также базы данных, основные справочные материалы и лабораторные протоколы по предметам STMS.Благодаря растущему предложению открытого доступа, Wiley стремится к максимально широкому распространению и доступу к публикуемому нами контенту и поддерживает все устойчивые модели доступа. Наша онлайн-платформа, Wiley Online Library (wileyonlinelibrary.com), является одной из самых обширных в мире междисциплинарных коллекций онлайн-ресурсов, охватывающих жизнь, здоровье, социальные и физические науки и гуманитарные науки.
Wiley опубликовал работы более 450 лауреатов Нобелевской премии во всех категориях: литература, экономика, физиология и медицина, физика, химия и мир. Wiley поддерживает партнерские отношения со многими ведущими мировыми сообществами и ежегодно издает более 1500 рецензируемых журналов и более 1500 новых книг в печатном виде и в Интернете, а также базы данных, основные справочные материалы и лабораторные протоколы по предметам STMS.Благодаря растущему предложению открытого доступа, Wiley стремится к максимально широкому распространению и доступу к публикуемому нами контенту и поддерживает все устойчивые модели доступа. Наша онлайн-платформа, Wiley Online Library (wileyonlinelibrary.com), является одной из самых обширных в мире междисциплинарных коллекций онлайн-ресурсов, охватывающих жизнь, здоровье, социальные и физические науки и гуманитарные науки.

 Тонзилитные пробки в горле – нередкое явление на фоне хронических воспалительных заболеваний ЛОР-органов.
Тонзилитные пробки в горле – нередкое явление на фоне хронических воспалительных заболеваний ЛОР-органов.
 Тонзилитные пробки: как выглядит фото
Тонзилитные пробки: как выглядит фото
 тонзилитные пробки фото
тонзилитные пробки фото








 Загрузка…
Загрузка…


















 Оперативное лечение заключается в полном или частичном удалении миндалин. В медицинской практике такая процедура называется тонзиллэктомия.
Оперативное лечение заключается в полном или частичном удалении миндалин. В медицинской практике такая процедура называется тонзиллэктомия.
 Во избежание образования гнойных пробок, рекомендуется соблюдать правила профилактики:
Во избежание образования гнойных пробок, рекомендуется соблюдать правила профилактики:


 Не вылеченной до конца ангины. Самолечение или прерывание антибиотикотерапии способствуют обоснованию патогенов в органе. При ослаблении иммунитета они активно размножаются, и происходит обострение патологии.
Не вылеченной до конца ангины. Самолечение или прерывание антибиотикотерапии способствуют обоснованию патогенов в органе. При ослаблении иммунитета они активно размножаются, и происходит обострение патологии.

 Лечение тонзиллита, который отягчается пробками, направлено на облегчение симптомов и уничтожение возбудителя. Из антибактериальных средств чаще всего назначают Амоксициллин, Цефалексин, Оксациллин. Терапевтический курс составляет около 10 дней. Иногда врач рекомендует применение макролидов, к примеру, Сумамед, Эритромицин. Такими лекарствами нельзя лечиться дольше 3 дней.
Лечение тонзиллита, который отягчается пробками, направлено на облегчение симптомов и уничтожение возбудителя. Из антибактериальных средств чаще всего назначают Амоксициллин, Цефалексин, Оксациллин. Терапевтический курс составляет около 10 дней. Иногда врач рекомендует применение макролидов, к примеру, Сумамед, Эритромицин. Такими лекарствами нельзя лечиться дольше 3 дней. Ультрафиолетовое облучение. Эффективность метода обусловлена тем, что УФ-лучи способны разрушать бактерии. Длительность курса – 10–15 сеансов. Целенаправленное воздействие на очаги тонзиллолитов предотвращает дальнейшее накопление гноя и увеличение пробок.
Ультрафиолетовое облучение. Эффективность метода обусловлена тем, что УФ-лучи способны разрушать бактерии. Длительность курса – 10–15 сеансов. Целенаправленное воздействие на очаги тонзиллолитов предотвращает дальнейшее накопление гноя и увеличение пробок. Такое состояние характеризуется существенным усилением боли в горле. Отмечается повышение температуры до 40 °C, нарастание явлений интоксикации. Шея в области поражения отекает, причем обычно припухлость появляется на одной стороне. Гной и тонзиллолиты в видимой области отсутствуют.
Такое состояние характеризуется существенным усилением боли в горле. Отмечается повышение температуры до 40 °C, нарастание явлений интоксикации. Шея в области поражения отекает, причем обычно припухлость появляется на одной стороне. Гной и тонзиллолиты в видимой области отсутствуют. Принцип работы аппарата заключается в извлечении содержимого миндальных каналов с помощью вакуума. После процедуры орган необходимо промыть, делается это с применением ультразвука и фонореза.
Принцип работы аппарата заключается в извлечении содержимого миндальных каналов с помощью вакуума. После процедуры орган необходимо промыть, делается это с применением ультразвука и фонореза. Сок лимона, свеклы и мед смешивают в равных пропорциях, разбавляют водой. Смесь держат во рту более двух минут, рекомендуемая частота полосканий – 7 раз в день.
Сок лимона, свеклы и мед смешивают в равных пропорциях, разбавляют водой. Смесь держат во рту более двух минут, рекомендуемая частота полосканий – 7 раз в день.