Лечение перихондрита
Перихондрит – воспаление надхрящницы. Наблюдается достаточно редко. Перихондрит реберных хрящей, как правило, развивается после травм. Поражение ушной раковины может наблюдаться при травмах и гнойных процессах в области наружного и среднего уха. Поражение хрящей может развиваться вследствие общего инфекционного заболевания (малярии, гриппа). Очень редко возникают специфические туберкулезные и сифилитические перихондриты.
Выделяют две основных формы перихондрита: асептический и гнойный. При асептическом перихондрите, как правило, наблюдается постепенный регресс симптомов, при гнойном – деструкция хряща и образование свищей. При асептическом перихондрите проводится консервативная терапия, при гнойном выполняются хирургические операции.
Лечение перихондрита вы можете пройти в медицинском центре Neo Skin. Отоларинголог оценит стадию вашего заболевания и подберет оптимальное лечение. После курса процедур вы сможете забыть о недуге и вернете коже ушей комфорт и привлекательность!
Причины перихондрита
- Травма ушной раковины
- Абсцесс наружного слухового прохода
- Ожог ушной раковины
- Укус насекомого
- Обморожение ушной раковины
Симптомы перихондрита
Чаще всего болеют отомикозом люди, которые ранее лечились антибиотиками и у кого ослаблен иммунитет.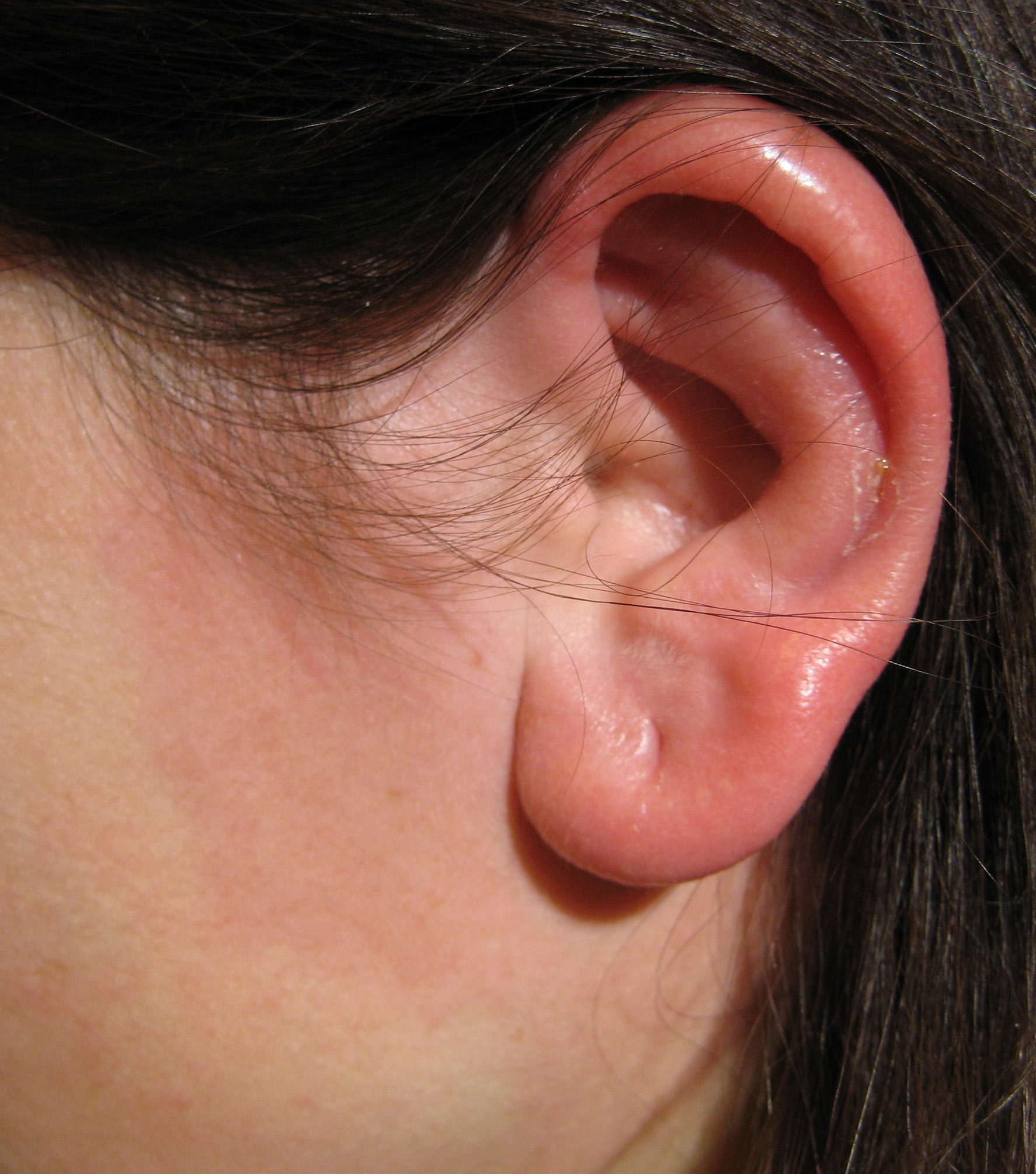 Симптомы заболевания отомикоза:
Симптомы заболевания отомикоза:
- Боль в ушной раковине, слуховом проходе;
- Припухлость ушной раковины (за исключением мочки;
Что собой представляет лечение перихондрита в медицинском центре Neo Skin?
Прежде всего, пациент приходит на прием к врачу-отоларингологу, который выслушивает жалобы, собирает анамнез болезни, проводит осмотр.
Поверхностное самолечение не дает желанных результатов, а провоцирует лишь опасное для здоровья промедление и потенциальные осложнения. Как правило, для постановки окончательного диагноза врачу вполне достаточно изучения клинической картины и присутствующих жалоб, а также проведения визуального осмотра по средствам метода пальпации. Диагностика перихондрита наружного уха. Если возникают определенные трудности с диагностикой, то на помощь приходит простая отоскопия, которая позволяет внимательно изучить состояние наружного уха, определить очаг патологии и стадию воспалительного процесса.
На основании всей имеющейся информации врач ставит диагноз и назначает оптимальное лечение и рекомендует правильный уход за кожей.
Помните, для достижения положительного стойкого результата необходимо пройти полный курс лечения, разработанного врачом, соблюдать все его рекомендации и правильно ухаживать за своей кожей. Длительность улучшения состояния после проведенного лечения также во многом зависит от стадии заболевания.
Почему вам стоит обратиться именно в лечебно-диагностический центр Neo Skin?
- Наш центр оснащен новейшим оборудованием для качественной диагностики кожи.
 Вам будет поставлен точный диагноз и врач сможет подобрать самое эффективное лечение и уход, на основании большого количества индивидуальных параметров вашей кожи.
Вам будет поставлен точный диагноз и врач сможет подобрать самое эффективное лечение и уход, на основании большого количества индивидуальных параметров вашей кожи. - Пациенту не нужно искать, где сдать лабораторные анализы, пройти инструментальные обследования или получить консультацию гастроэнтеролога, гинеколога или врачей других специальностей – все это можно сделать в нашем центре в удобное для вас время.
- В центре работают квалифицированные врачи-отоларингологи и дерматокосметологи, которые имеют большой стаж работы и владеют всеми самыми новыми и высокоэффективными методиками в лечении кожных заболеваний, в том числе и перихондрита.
Цены
Записывайтесь на прием к отоларингологу в медицинский центр Neo Skin!
Опыт профессионалов и современный технологии позволят вам получить наилучший результат не только в лечении перихондрита, а и в лечении других заботеваний.
Современные подходы к лечению наружного отита различной этиологии | Туровский А.
 Б., Попова И.А., Шадрин Г.Б.
Б., Попова И.А., Шадрин Г.Б.Представлены современные подходы к лечению наружного отита различной этиологии
Актуальность
Воспалительные заболевания наружного уха у пациентов различных возрастных групп, по данным многочисленных отечественных и зарубежных исследований, составляют до 17% всей ЛОР-патологии. В амбулаторно-поликлиническом звене удельный вес пациентов с различными формами отита достигает 38%, из них больных наружным отитом – в среднем 50%. Сохраняется тенденция к увеличению заболеваемости наружным отитом среди всех возрастных групп. Это связано не только с неблагоприятным воздействием окружающей среды, широким и бесконтрольным применением медикаментозных средств, вызывающих иммунологические сдвиги в организме, но и с увеличением количества больных с аллергическим фоном. Наибольшая распространенность патологии отмечается в старшем детском и молодом возрасте. На протяжении жизни в среднем каждый 10-й человек минимум один раз переносит наружный отит, а 3–5% населения страдают хронической формой наружного отита [1].
Этиология и патогенез
Воспалительные заболевания наружного уха, по данным литературы, в 60–98% случаев имеют бактериальную природу. Микробный пейзаж при наружном отите с течением времени претерпел изменения. В последнее время роль синегнойной палочки возросла в среднем до 78%, тогда как золотистый стафилококк встречается только в 9–27% случаев [2]. Начинаясь как наружный отит, вызванный синегнойной палочкой, злокачественный наружный отит может перейти в псевдомонадный остеомиелит височной кости. Реже при воспалительных заболеваниях наружного уха определяются Staphylococcus epidermidis, Streptococcus pyogenes, Streptococcus pneumonia, Enterococcae, Escherichia coli, Proteus, Klebsiella pneumonia, Mycoplasma pneumonia,
Значительную роль в этиопатогенезе отитов играет общее состояние организма. В связи с этим очень часто наружный отит встречается у пациентов с сахарным диабетом, нарушением иммунного статуса.
Такие защитные механизмы, как слабая кислая среда (pH 5,0–5,7) на поверхности кожи наружного слухового прохода и протекторные свойства ушной серы, препятствуют избыточному росту микрофлоры. Развитию воспалительного процесса в наружном ухе предшествует нарушение целостности кожного покрова, которое может быть вызвано многими причинами: травмами, длительным пребыванием во влажной среде, изменениями кожи на фоне нарушения обмена веществ, сахарного диабета, различных дерматитов, экзематозных процессов. Предрасполагающими к возникновению наружного отита факторами служат анатомические особенности строения: узкие наружные слуховые проходы, наличие экзостозов, а также ношение слухового аппарата, попадание воды в уши, недостаточность образования и изменение состава ушной серы, нарушение местного и общего иммунного статуса, лучевое воздействие [3].
По этиологическому фактору наружный отит может быть бактериальным, вирусным, грибковым, аллергическим, идиопатическим.
Клиническая картина
Основными симптомами наружного отита являются боль в ухе (70%), зуд (60%), снижение слуха (32%) и ощущение давления или распирания в ухе (22%) [1]. Отоскопически определяются гиперемия и инфильтрация кожи перепончато-хрящевой части слухового прохода, его просвет суживается порой до такой степени, что барабанная перепонка становится недоступной для обзора. Десквамированный эпителий смешивается с гноем, в результате чего образуются кашицеобразные массы с резким гнилостным запахом. При надавливании на козелок либо оттягивании ушной раковины кзади и кверху, как правило, у таких пациентов возникает боль, что позволяет провести дифференциальную диагностику между воспалением наружного и среднего уха. Диффузный наружный отит следует дифференцировать от злокачественного наружного отита, фурункулеза, буллезного наружного отита и себорейного дерматита [3].
В ряде случаев наружный отит, вызванный синегнойной палочкой, может принять злокачественное течение и перейти в псевдомонадный остеомиелит височной кости, при отсутствии лечения инфекция прогрессирует, распространяясь на ушную раковину, кожу головы и околоушную слюнную железу.
 Впоследствии поражение захватывает среднее и внутреннее ухо, что может привести к развитию менингита и отогенным абсцессам головного мозга.
Впоследствии поражение захватывает среднее и внутреннее ухо, что может привести к развитию менингита и отогенным абсцессам головного мозга. При ограниченном наружном отите воспаление всегда локализовано в фиброзно-хрящевой части наружного слухового прохода. Это необходимо учитывать при дифференциальной диагностике гнойного среднего отита, сопровождающегося мастоидитом, когда отоскопически определяется нависание кожи в передне-верхнем отделе наружного слухового прохода. Для стадии инфильтрации характерны локальная гиперемия и уплотнение кожи. В стадии абсцедирования покраснение кожи может распространяться на всю поверхность наружного слухового прохода, однако всегда определяется резко болезненный инфильтрат с просвечивающим гнойным стержнем на его верхушке, плотный при пальпации. Для ограниченного наружного отита характерно поражение волосяного фолликула и окружающей его подкожной клетчатки. Заболевание сопровождается болью в ухе, постепенно прогрессирующей, постоянного характера, усиливающейся при открывании рта и жевании.
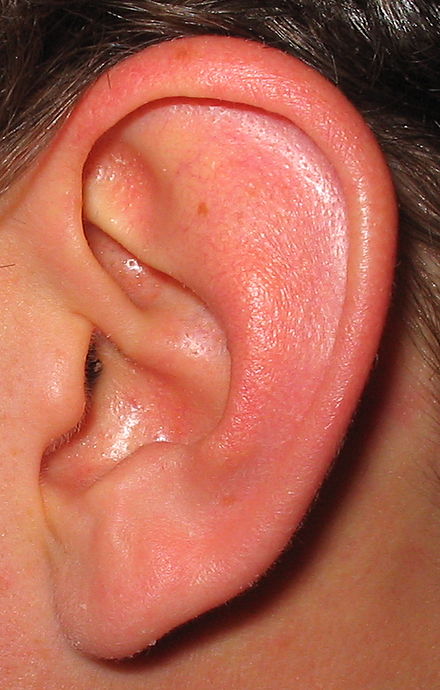 Снижение слуха не является характерной жалобой, однако при фурункуле крупных размеров, перекрывающем просвет наружного слухового прохода, можно наблюдать картину кондуктивной тугоухости на стороне пораженного уха.
Снижение слуха не является характерной жалобой, однако при фурункуле крупных размеров, перекрывающем просвет наружного слухового прохода, можно наблюдать картину кондуктивной тугоухости на стороне пораженного уха. Диагностика и дифференциальная диагностика
Постановка диагноза при наружном отите основывается на жалобах больного, анамнезе заболевания, данных общей клинической картины, а также результатах отоскопии. Оптимальным диагностическим методом считается проведение комплексных лабораторных микробиологических исследований, направленных на выявление возбудителя заболевания и определение его чувствительности к специфической терапии.Дифференциальную диагностику диффузного наружного отита необходимо проводить с острым средним отитом, мастоидитом, а также с гнойным паротитом.
Характерными признаками рожистого воспаления наружного уха являются симптомы общей интоксикации: повышение температуры тела до 39–40° С, озноб и головная боль. Выделяют эритематозную форму, буллезную и буллезно-геморрагическую.
 При эритематозной форме отмечаются выраженная гиперемия и отек кожных покровов всей ушной раковины с четкими краями, включая мочку уха. При пальпации определяется резкая болезненность. Для буллезной формы заболевания характерно образование пузырей с серозным содержимым на фоне гиперемии ушной раковины. При буллезно-геморрагической форме определяются пузыри с серозно-геморрагическим содержимым. Возможно также распространение рожистого воспаления на барабанную перепонку, при этом возникает рожистый средний отит. Дифференциальная диагностика проводится с хондроперихондритом ушной раковины (мочка уха в воспалительный процесс не включена), а также с мастоидитом (при распространении гиперемии на область сосцевидного отростка).
При эритематозной форме отмечаются выраженная гиперемия и отек кожных покровов всей ушной раковины с четкими краями, включая мочку уха. При пальпации определяется резкая болезненность. Для буллезной формы заболевания характерно образование пузырей с серозным содержимым на фоне гиперемии ушной раковины. При буллезно-геморрагической форме определяются пузыри с серозно-геморрагическим содержимым. Возможно также распространение рожистого воспаления на барабанную перепонку, при этом возникает рожистый средний отит. Дифференциальная диагностика проводится с хондроперихондритом ушной раковины (мочка уха в воспалительный процесс не включена), а также с мастоидитом (при распространении гиперемии на область сосцевидного отростка).Хондроперихондрит ушной раковины – диффузное воспаление надхрящницы с вовлечением в процесс кожи наружного уха. По форме заболевания различают серозный и гнойный перихондрит. Причинами заболевания могут быть травмы, ожоги, укусы насекомых. Возможно возникновение перихондрита и как осложнения фурункула слухового прохода, а также диффузного наружного отита.
 Для клинической картины хондроперихондрита характерна боль в области ушной раковины или наружного слухового прохода с иррадиацией в прилегающие ткани. Отек и гиперемия распространяются по всей ушной раковине, исключая мочку уха. В дальнейшем возможно появление флюктуации, за счет образования гнойного экссудата. При прогрессировании заболевания происходит расплавление хряща с отторжением некротизированных тканей и последующей деформацией ушной раковины. Дифференциальный диагноз проводят с рожистым воспалением и отогематомой.
Для клинической картины хондроперихондрита характерна боль в области ушной раковины или наружного слухового прохода с иррадиацией в прилегающие ткани. Отек и гиперемия распространяются по всей ушной раковине, исключая мочку уха. В дальнейшем возможно появление флюктуации, за счет образования гнойного экссудата. При прогрессировании заболевания происходит расплавление хряща с отторжением некротизированных тканей и последующей деформацией ушной раковины. Дифференциальный диагноз проводят с рожистым воспалением и отогематомой.При герпетическом отите наблюдаются выраженная интоксикация и лихорадка. Характерны также резкая боль в ухе, зуд, покалывание. К особенностям герпетического поражения уха относятся высыпания в виде розовых пятен, с последующим образованием везикул с прозрачным содержимым. Высыпания локализуются по ходу чувствительных нервов (задняя поверхность ушной раковины, мочка уха, кожа слухового прохода). После самостоятельного вскрытия пузырьков через 7–10 дней образуются корки, после отпадания которых, следов на коже не остается.
 При данном заболевании возможны осложнения в виде арахноидита, менингита, абсцесса мозга, периферического пареза лицевого нерва, а также вестибулярные расстройства, сенсоневральная тугоухость.
При данном заболевании возможны осложнения в виде арахноидита, менингита, абсцесса мозга, периферического пареза лицевого нерва, а также вестибулярные расстройства, сенсоневральная тугоухость.Дифференциальная диагностика проводится с экземой наружного уха, буллезной формой рожистого воспаления.
Лечебная тактика
В связи с отсутствием ранней микробиологической диагностики лечебная тактика при наружном отите у взрослых и детей в основном построена на стартовом эмпирическом назначении системных и местных противовоспалительных препаратов. Для эффективности антимикробной терапии при наружных отитах необходимым условием является назначение антибактериальных препаратов широкого спектра действия, с высоким уровнем биодоступности и безопасности, а также симптоматической и гипосенсибилизирующей терапии [5].Терапия наружного отита назначается с учетом клинической картины и характера патогенной микрофлоры. При неосложненном течении достаточно назначения короткого курса местных композитных препаратов, содержащих в своем составе антибиотики.
 Пациентам со среднетяжелым и тяжелым течением диффузного наружного отита при повышении температуры тела, распространении воспалительного процесса за пределы слухового прохода, наличии регионарной лимфаденопатии, подозрении на распространение инфекции на среднее ухо или признаках некротизации процесса, а также в случае затяжного течения рекомендуется применение системной антибиотикотерапии [6].
Пациентам со среднетяжелым и тяжелым течением диффузного наружного отита при повышении температуры тела, распространении воспалительного процесса за пределы слухового прохода, наличии регионарной лимфаденопатии, подозрении на распространение инфекции на среднее ухо или признаках некротизации процесса, а также в случае затяжного течения рекомендуется применение системной антибиотикотерапии [6].При лечении фурункула наружного слухового прохода, как правило, назначают антибиотики системного действия. Препаратами выбора являются защищенные пенициллины или препараты цефалоспоринового ряда. В стадии инфильтрации в качестве местной терапии целесообразно применение антибактериальных мазей 3–4 р./сут. Возможно сочетание с физиотерапией (УВЧ-терапия). При неэффективности терапии в стадии абсцедирования производится хирургическое лечение (вскрытие фурункула).
Лечение рожистого воспаления проводится в условиях стационара. Для лечения используются антибиотики пенициллинового ряда в сочетании с гипосенсибилизирующей терапией.
 В качестве местной терапии используется туширование пораженных участков 3–5% раствором калия перманганата.
В качестве местной терапии используется туширование пораженных участков 3–5% раствором калия перманганата. При лечении перихондрита ушной раковины препаратами выбора служат антибиотики широкого спектра действия: цефалоспорины III–IV поколения, фторхинолоны – у взрослых и детей старше 15 лет. В качестве местной терапии используется туширование 3–5% раствором калия перманганата, мазевые аппликации с полимиксином, а также физиотерапевтические процедуры (УФО, УВЧ-терапия, лазеротерапия). При появлении флюктуации проводят вскрытие и дренирование субперихондральных гнойников с удалением некротизированных участков тканей.
При герпетическом поражении наружного уха лечение должно быть комплексным, включающим дезинтоксикационную, противовоспалительную и гипосенсибилизирующую терапию. Кроме того, обязательна специфическая противовирусная терапия ацикловиром. Для предупреждения вторичного бактериального воспаления назначают антибиотики пенициллинового и цефалоспоринового ряда.
При микозных наружных отитах применяется нитрофунгин. Он используется при различных видах грибкового поражения кожи: трихофитии, грибковой экземе, эпидермофитии, кандидозе. При кандидозе можно сочетать обработку нитрофунгином с применением клотримазола. При поражении плесневыми грибами эффективны амфотерицин В, амфоглюкамин, микогептин.
При злокачественном наружном отите экстренно назначают антибиотики, активные в отношении Pseudomonas aeruginosa: пенициллины (азлоциллин, пиперациллин), цефалоспорины (цефтазидим, цефоперазон, цефепим), азтреонам, ципрофлоксацин. Все эти антибиотики желательно назначать в комбинации с аминогликозидами (гентамицин, тобрамицин, нетилмицин, амикацин) и применять в высоких дозах в/в, в течение 4–8 нед. (за исключением аминогликозидов). При стабилизации состояния возможен переход на пероральную терапию ципрофлоксацином.
При лечении бактериального диффузного наружного отита этиотропная терапия зависит от вида возбудителя. При бактериальном диффузном отите препаратами выбора для проведения системной антибактериальной терапии являются антибиотики широкого спектра действия, предпочтение отдается препаратам с антисинегнойной активностью (цефалоспорины III поколения, фторхинолоны – у взрослых и детей старше 15 лет).
Центральное место в лечении наружного отита занимают топические препараты. Учитывая спектр основных возбудителей острого диффузного наружного отита, следует применять лекарственные средства, эффективные в отношении золотистого стафилококка и синегнойной палочки, а учитывая наличие характерного болевого синдрома при данной патологии, целесообразно применять местные препараты, в состав которых входит местный анестезирующий компонент. Из антибактериальных средств для местного лечения диффузного наружного отита чаще всего применяются аминогликозиды, т. к. эти препараты достаточно полно перекрывают спектр (прежде всего грамотрицательных микроорганизмов, вызывающих наружный отит) и обеспечивают хорошее аппликационное действие.
Препараты, применяемые для местного лечения наружного отита, выпускаются в форме мазей, кремов, ушных капель. Ушные капли – универсальная и наиболее распространенная форма выпуска.
По нашему мнению, для лечения диффузного наружного отита одними из наиболее эффективных являются ушные капли Анауран – комбинированный препарат, в состав которого, наряду с обладающими мощным противомикробным действием неомицином и полимиксином В, входит лидокаин – сильный местный анестетик.

Неомицина сульфат – антибиотик группы аминогликозидов, обладающий широким спектром действия. Препарат представляет комплекс антибиотиков (неомицин A, неомицин B, неомицин С), образующихся в процессе жизнедеятельности лучистого гриба (актиномицета) Streptomyces fradiae или родственных микроорганизмов. Неомицина сульфат обладает бактерицидным действием широкого диапазона: в отношении штаммов грамположительных и грамотрицательных бактерий (включая S. pneumoniae, Staphylococcus spp., E. coll, Proteus spp., Shigella dysenteria spp., Shigella boydii spp., Shigella flexneri spp. и Shigella sonnei spp.). Устойчивость микроорганизмов к неомицину развивается крайне медленно.
Уникальность и эффективность действия Анаурана объясняется присутствием в составе капель полимиксина, что отличает Анауран от аналогичных препаратов. Полимиксины – группа антибиотиков, синтезируемых определенным штаммом спорообразующей палочки, по химическому составу относятся к циклическим пептидам.
 Системное применение полимиксинов в связи с их высокой токсичностью ограничено. В то же время побочные явления при местном применении полимиксина крайне редки. Основные показания к его применению – тяжелые инфекции, вызванные псевдомонадами и клебсиеллами (пневмонии, абсцесс легкого, сепсис, эндокардит, менингит). Уникальный спектр антибактериального действия в отношении грамотрицательных бактерий, и прежде всего большинства штаммов P. aeruginosa и E. Coli, делает полимиксин препаратом выбора для лечения наружного отита [7].
Системное применение полимиксинов в связи с их высокой токсичностью ограничено. В то же время побочные явления при местном применении полимиксина крайне редки. Основные показания к его применению – тяжелые инфекции, вызванные псевдомонадами и клебсиеллами (пневмонии, абсцесс легкого, сепсис, эндокардит, менингит). Уникальный спектр антибактериального действия в отношении грамотрицательных бактерий, и прежде всего большинства штаммов P. aeruginosa и E. Coli, делает полимиксин препаратом выбора для лечения наружного отита [7].Присутствие в составе препарата лидокаина – местного анестетика – позволяет быстро и безопасно справиться с болевыми ощущениями, сопровождающими большинство заболеваний наружного уха, а также снять такое проявление воспаления, как отечность. Адекватное обезболивание стоит на одном из первых мест в комплексной терапии наружного отита, оно позволяет значительно облегчить состояние пациентов в максимально короткие сроки.
Таким образом, можно рекомендовать Анауран как препарат выбора в лечении наружных отитов бактериальной этиологии.

В заключение следует отметить, что лучшим методом лечения отита является его профилактика, т. е. своевременное лечение ОРВИ, заболеваний носа, околоносовых пазух и носоглотки, а также соблюдение правил гигиены наружного уха.
.
Перихондрит — лечение, симптомы, диагностика, последствия
Перихондрит — воспаление перихондрия (надхрящницы) — соединительнотканной оболочки, покрывающей хрящ растущей кости. Различают первичный (результат травмирования) и вторичный (следствие инфицирования) перихондрит. Основные места локализации — реберные, гортанные и ушные хрящи. По протеканию перихондрит бывает острым и хроническим, по тяжести — асептическим (скопление секрета) и гнойным (скопление гнойного экссудата).
Клинически патология проявляется в виде болевого синдрома и отечности в зоне поражения. В случае присоединения инфекции и развития гнойного процесса возможно образование свища с расплавлением эпителиальной ткани. Точный диагноз ставится на основании физикального осмотра и результатов ряда диагностических исследований.
Точный диагноз ставится на основании физикального осмотра и результатов ряда диагностических исследований.
Как лечить перихондрит
Лечебная тактика разрабатывается с учетом области поражения, тяжести течения патологии и ее стадийности. Перихондрит реберных хрящей требует оперативного лечения. Как правило, выполняется резекция пораженной соединительной оболочки. При переходе воспалительного процесса на кость проводится удаление ее части (2-3 см). В восстановительном периоде назначается антибактериальная терапия и прием обезболивающих средств.
При диагностировании перихондрита на фоне синдрома Титце схема лечения следующая:
- курс нестероидных противовоспалительных препаратов;
- при выраженном болевом синдроме — гидрокортизоновые блокады;
- хирургическое удаление хряща.
При воспалительном процессе в наружном ухе план терапии включает:
- аппликации на основе борной кислоты;
- прием анальгезирующих препаратов и противобактериальных;
- при гнойном скоплении — вскрытие гнойника, удаление грануляций;
- введение тампонов с йодсодержащими препаратами;
- физиотерапевтические процедуры (электрофорез, УВЧ).

Лечение патологии в домашних условиях противопоказано.
Какую диагностику проходить при перихондрите
Постановка диагноза осуществляется на основании физикального осмотра, сбора анамнеза и изучения жалоб пациента. Дополнительно проводится ряд диагностических мероприятий:магнитно-резонансная томография пораженного участка, общий и развернутый анализ крови, рентгенографическое исследование, пункция с последующей биопсией, ларингоскопия (при патологии надхрящницы гортани), трансиллюминация при воспалении наружного уха.
Последствия перихондрита
Наиболее часты осложнения при перихондрите гортани. Отсутствие лечения повышает риск летального исхода. Перихондрит гортани провоцирует: развитие пневмонии, инфекционное поражение кровеносной системы.
ABC-медицина
Раком горла называют злокачественную опухоль в пределах гортани и глотки. На долю этого заболевания приходится порядка 3 % случаев формирования всех злокачественных опухолей у человека. Преимущественно патологией страдают люди 40–60 лет, они составляют 80–95 % больных.
Преимущественно патологией страдают люди 40–60 лет, они составляют 80–95 % больных.
Локализация опухоли
В гортани выделяется 3 отдела: надсвязочный, связочный и подсвязочный. Раковая опухоль чаще всего поражает надсвязочный отдел (65 % случаев), причем данный вид новообразования – самый злокачественный: быстро развивается и рано метастазирует. Опухоль на голосовых связках встречается в 32 % случаев и несколько менее опасна. Подсвязочный отдел гортани поражается раком реже всего (3 % случаев), однако новообразование часто развивается в подслизистом слое, что способствует более позднему обнаружению.
Причины
Как и для всех остальных форм рака, причины злокачественной опухоли горла до сих пор точно не установлены. Однако врачи выявили целую группу факторов, способных повысить вероятность развития заболевания.
- Курение (подавляющее число больных являются злостными курильщиками).
- Употребление алкогольных напитков.
- Работа в неблагоприятных условиях (запыленность, повышенная температура, повышенное содержание в атмосфере табачного дыма, нефтепродуктов, бензола, сажи, фенольных смол).

- Наличие предраковых состояний (лейкоплакии слизистой оболочки гортани, пахидермии, кисты гортанных желудочков).
- Наличие хронических воспалительных процессов.
Симптомы
Конкретные признаки рака горла зависят от локализации опухоли, а также от формы ее роста.
- Рак надскладочного отдела проявляется болями при глотании, иррадиирующими в ухо на стороне поражения.
- По мере роста новообразования появляется ощущение инородного тела в горле.
- Один из самых ярко проявляющихся симптомов – боль. Из-за нее пациент сокращает прием пищи, что приводит к истощению организма.
- К опухолевому процессу присоединяется воспаление окружающих тканей.
- При заполнении опухолевыми массами голосовых связок появляется и нарастает охриплость, вплоть до потери голоса;
- При поражении просвета гортани обнаруживается затруднение дыхания. Распад опухоли проявляется кровохарканьем и гнилостным запахом изо рта.

Лечение
Хирургическая операция. Она проводится обычно при небольших размерах опухоли на начальных (1 и 2) стадиях заболевания. Объем удаленной ткани зависит от степени поражения. На 3 и 4 стадиях резекция гортани (удалении ее части) или ларингэктомия (полное удаление) проводятся только после облучения всей шеи.
Лучевая терапия. Облучение основной опухолевой массы проводят совместно с метастазами. Такое лечение противопоказано, если наблюдаются серьезные поражения близлежащих тканей (перихондрит хрящей, прорастание опухоли в пищевод, кровеносные сосуды, появление обширных регионарных и отдаленных метастазов) или больной находится в тяжелом состоянии.
Для диагностики и выработки тактики лечения рака горла Вы можете обратиться к врачам-онкологам клиники «ABC-Медицина». Если у Вас возникли вопросы о наших услугах или Вы хотите записаться на прием к врачу, звоните нам по телефону в Москве +7 (495) 223-38-83.
21.
 Перихондрит и рожистое воспаление наружного уха, дифференциальная диагностика, лечение
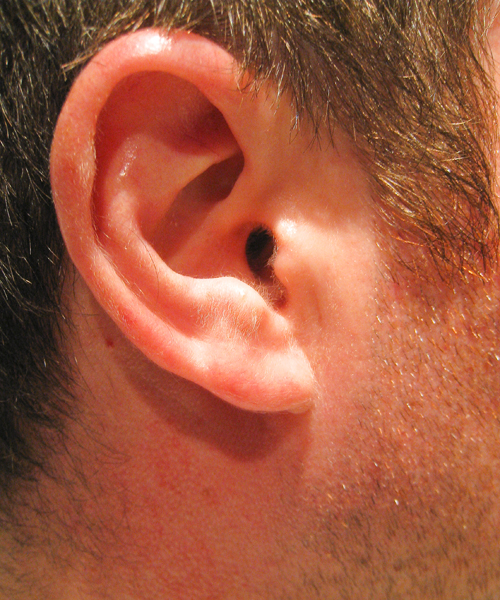
Перихондрит и рожистое воспаление наружного уха, дифференциальная диагностика, лечениеПерихондрит — разлитое воспаление надхрящницы с вовлечением кожи наружного уха.
Этиология: перихондрит возникает в результате проникновения инфекции (чаше синегнойной палочки), при механической травме, термической (ожоги, отморожения), фурункуле уха, иногда гриппе, туберкулезе. Чаще наблюдается гнойный перихондрит, реже серозный.
Клиника:
Отечность, постепенно
распространяющаяся на всю ушную раковину за исключением мочки (не содержит хряща).
Иногда отечности предшествует резкая
боль. Отмечается гиперемия кожи. При
нагноении со скоплением гноя между
надхрящницей и хрящом возникает
флюктуация. Пальпация резко болезненна. Температура обычно
повышена. При отсутствии правильного
и своевременного лечения хрящ
расплавляется, кожа рубцово сморщивается
и происходит рубцовое обезображивание
и сморщивание раковины.
Диагноз и дифференциальная диагностика:
Диагноз ставят на основании перечисленных симптомов. При рожистом воспалении в отличие от перихондрита наблюдается диффузное распространение гиперемии на всю раковину, включая мочку, и нередко за пределы раковины.
Также следует дифференцировать перихондрит от гематомы.
Лечение:
В первые дни заболевания проводят местное и общее противовоспалительное лечение. Применяют эритромицин, олететрин или океитетрациклин по 250 000 ЕД 4-6 раз в сутки внутрь. Пораженную часть раковины смазывают 5% настойкой йода, 10% ляписом. Обязательно проводят физиотерапию — УФ-облучение, УВЧ или СВЧ.
При появлении флюктуации производят разрез тканей параллельно контурам раковины и удаляют некротизированные ткани. В полость вкладывают тампон с раствором антибиотиков или гипертоническим раствором.
Рожистое воспаление наружного уха
может возникнуть первично или вторично
при переходе процесса с кожи лица или
головы.
Рожистое воспаление наружного уха является следствием повреждения кожи (расчесы, царапины при гнойном отите, экземе, зуде или травме) с проникновением гемолитического стрептококка. В генезе рожи может отмечаться аллергический фактор.
Клиника:
Резкая гиперемия ушной раковины (включая мочку) с характерным лоснящимся оттенком, отечность, увеличение раковины в объеме, болезненность, усиливающаяся при дотрагивании. При ограниченном воспалении пораженный участок четко отграничен от окружающей кожи. При буллезной форме образуются пузыри с серозным содержимым. Рожа может распространяться на наружный слуховой проход, барабанную перепонку и при ее прободении на барабанную полость (рожистый средний отит). Обычно заболевание сопровождается высокой температурой, ознобом.
Дифференциальная диагностика
Проводится с лерихондритом (см. выше), мастоидитом, гнойным отитом.
6′
ЛОР-болезни \ Ответы на экзаменационные вопросы
носа над средней раковиной отмечается
утолщение и гиперемия слизистой оболочки. При задней риноскопии в носоглотке и
хоанах бывают видны гнойные корки.
Температура тела обычно субфебрильная.
Общее состояние удовлетворительное.
Могут отмечаться слабость, подавленность,
раздражительность.
При задней риноскопии в носоглотке и
хоанах бывают видны гнойные корки.
Температура тела обычно субфебрильная.
Общее состояние удовлетворительное.
Могут отмечаться слабость, подавленность,
раздражительность.
Диагноз ставится на основании жалоб больного, объективного исследования полости носа, а также данных дополнительных методов исследования -рентгенографического исследования в аксиальной и боковой проекциях, пункции.
Лечение чаще всего консервативное — местное сосудосуживающими средствами и общее антибактериальное. При затянувшемся течении (более 2 недель) показано зондирование и промывание пазухи. Появление признаков осложнений — септического, внутричерепного, глазничного — является основанием для безотлагательного хирургического вмешательства на клиновидной пазухе.
МАТЕРИАЛЫ КОНГРЕССОВ И КОНФЕРЕНЦИЙ: IV РОССИЙСКАЯ ОНКОЛОГИЧЕСКАЯ КОНФЕРЕНЦИЯ
IV РОССИЙСКАЯ ОНКОЛОГИЧЕСКАЯ КОНФЕРЕНЦИЯ
ОРГАНОСОХРАНЯЮЩЕЕ ЛЕЧЕНИЕ РАКА ГОРТАНИ
В. С. Алферов
С. Алферов
ФГБУ «НМИЦ онкологии им. Н.Н. Блохина» Минздрава России, Москва
Рак гортани составляет 2,2% в общей структуре заболеваемости населения злокачественными новообразованиями, и частота его ежегодно повышается. Согласно статистическим исследованиям, за последние 10 лет заболеваемость раком гортани в России увеличилась на 20%. Причем среди впервые заболевших у 60-70% больных диагностируются местно-распространенные формы заболевания (Т 3, Т 4), и только в 30-40% — ограниченные опухолевые поражения (Т 1, Т 2).
При лечении ограниченного рака гортани (Т 1-2N 0М 0) с успехом используются как лучевой, так и хирургический методы лечения. Пятилетняя выживаемость достигает 85-88% при высоком качестве жизни пациентов.
При местно-распространенном раке гортани (Т
3-4N
0M
0) эффективность лучевой терапии составляет 25-30%, а выполнение функционально-щадящих операций возможно лишь у ограниченного числа пациентов. В связи с этим традиционным является комбинированное лечение с различной последовательностью лучевого и хирургического компонентов. Результаты лечения довольно высоки: пятилетняя выживаемость достигает 75%. Однако, основным видом радикального хирургического вмешательства является ларингэктомия. Полное удаление гортани с наличием постоянной трахеостомы психологически тяжело переносится больными. Они лишены возможности нормальной разговорной речи, полноценного общения с окружающими людьми. Все это приводит к инвалидности.
В связи с этим традиционным является комбинированное лечение с различной последовательностью лучевого и хирургического компонентов. Результаты лечения довольно высоки: пятилетняя выживаемость достигает 75%. Однако, основным видом радикального хирургического вмешательства является ларингэктомия. Полное удаление гортани с наличием постоянной трахеостомы психологически тяжело переносится больными. Они лишены возможности нормальной разговорной речи, полноценного общения с окружающими людьми. Все это приводит к инвалидности.
В последние годы как в нашей стране, так и за рубежом ведутся разработки органосохраняющих методов лечения местно-распространенного рака гортани. Сохранение функций органа значительно повышает качество жизни пациентов. В то же время эффективность этих методов не должна быть ниже результатов стандартной комбинированной терапии, а частота и тяжесть осложнений должны быть приемлемыми.
Десятилетний опыт работы коллектива многопрофильного клинического отделения опухолей верхних дыхательно-пищеварительных путей ФГБУ «НМИЦ онкологии им. Н.Н. Блохина» Минздрава России позволил накопить клинический материал по органосохраняющему лечению 272 больных раком гортани (Т
3-4N
0-1M
0).
Н.Н. Блохина» Минздрава России позволил накопить клинический материал по органосохраняющему лечению 272 больных раком гортани (Т
3-4N
0-1M
0).
Функционально щадящие операции при местно-распространенном раке гортани в последние годы широко применяются, и разрабатываются новые варианты расширенных и атипичных резекций гортани, а также методики реконструкции органа после этих операций. Однако, учитывая большие объемы иссечения тканей гортани при местно-распространенных процессах, функциональные результаты оставляют желать лучшего.
Нами при раке гортани Т
3-4N
0-1M
0 выполнено 105 резекций гортани, из них 45 в самостоятельном плане и 60 в комбинированном. Переднебоковые резекции произведены 56 пациентам, надскладочные — 26 и субтотальные — 23 больным. Получены удовлетворительные функциональные результаты: голосовая функция восстановлена у 89% больных, дыхательная — у 85%, защитная — лишь у 77% пациентов. Однако, 23% больных после резекций гортани остались канюленосителями. Сроки реабилитации после функционально-щадящих операций составили от 2 до 8 месяцев. Пятилетняя выживаемость составила 78%.
Однако, 23% больных после резекций гортани остались канюленосителями. Сроки реабилитации после функционально-щадящих операций составили от 2 до 8 месяцев. Пятилетняя выживаемость составила 78%.
В течение последних 10-15 лет интенсивно изучаются возможности консервативного лечения местно-распространенного рака гортани. С этой целью применяются различные варианты лучевой терапии, лучевой терапии в сочетании с органосохраняющими хирургическими вмешательствами или в сочетании с лекарственными препаратами. Среди этих вариантов лечения наиболее перспективным является химиолучевое лечение. Появление новых высокоэффективных химиопрепаратов и разработка более совершенных вариантов лучевой терапии открывают дополнительные возможности, позволяя совершенствовать консервативное лечение и возвращать большее число больных с сохраненной гортанью к активной трудовой деятельности.
В клинике опухолей верхних дыхательно-пищеварительных путей за последние 10 лет консервативное лечение плоскоклеточного рака гортани Т
3N
0M
0 проведено 167 больным. Лучевая терапия проводилась на линейном ускорителе с энергией излучения 6МэВ. В радиационное поле включались первичная опухоль и зоны регионарного метастазирования. Лучевой терапии в самостоятельном варианте подвергнуто 89 больных раком гортани Т
3N
0M
0. 46 пациентов получали стандартный вариант лучевой терапии: 2 Гр ежедневно, 5 раз в неделю в режиме расщепленного курса. Суммарная очаговая доза 66-70 Гр. Безрецидивное течение заболевания отмечено у 25 больных (54,4%), неудачи лечения у 21 (45,6%). Пятилетняя выживаемость после дополнительного хирургического лечения рецидивов составила 67,5%. Поздние лучевые повреждения в виде перихондрита хрящей гортани диагностированы у 19,5% больных.
Лучевая терапия проводилась на линейном ускорителе с энергией излучения 6МэВ. В радиационное поле включались первичная опухоль и зоны регионарного метастазирования. Лучевой терапии в самостоятельном варианте подвергнуто 89 больных раком гортани Т
3N
0M
0. 46 пациентов получали стандартный вариант лучевой терапии: 2 Гр ежедневно, 5 раз в неделю в режиме расщепленного курса. Суммарная очаговая доза 66-70 Гр. Безрецидивное течение заболевания отмечено у 25 больных (54,4%), неудачи лечения у 21 (45,6%). Пятилетняя выживаемость после дополнительного хирургического лечения рецидивов составила 67,5%. Поздние лучевые повреждения в виде перихондрита хрящей гортани диагностированы у 19,5% больных.
Лучевая терапия в варианте мультифракционирования дозы по 1,1 Гр два раза в день с интервалами 4 часа, также в режиме расщепленного курса проведена 43 больным (Т
3N
0M
0). Без рецидива заболевания с сохраненной гортанью живы 29 (67,1%) больных. Неудачи составили 32,9% (14 больных). Пятилетняя выживаемость составила 74,5%. Перихондриты отмечены лишь в 9% случаев. Результаты убедительно свидетельствуют о несомненном преимуществе мультифракционного облучения по сравнению с возможностями стандартной лучевой терапии. Эти преимущества проявляются как в частоте и выраженности постлучевых повреждений и поздних осложнений, так и в показателях клинического эффекта, длительности безрецидивного течения и общей выживаемости больных.
Без рецидива заболевания с сохраненной гортанью живы 29 (67,1%) больных. Неудачи составили 32,9% (14 больных). Пятилетняя выживаемость составила 74,5%. Перихондриты отмечены лишь в 9% случаев. Результаты убедительно свидетельствуют о несомненном преимуществе мультифракционного облучения по сравнению с возможностями стандартной лучевой терапии. Эти преимущества проявляются как в частоте и выраженности постлучевых повреждений и поздних осложнений, так и в показателях клинического эффекта, длительности безрецидивного течения и общей выживаемости больных.
В плане комплексного химиолучевого лечения плоскоклеточного рака наиболее эффективными являются препараты платины, 5-фторурацил, блеомицетин. Нами проведено химиолучевое лечение 78 больным раком гортани Т
3N
0M
0. 15 пациентам проведен один курс химиотерапии цисплатином, 5-фторурацилом, блеомицетином и мультифракционное облучение. Безрецидивное течение заболевания отмечено у 11 (73,3%) больных, остаточные опухоли и рецидивы диагностированы у 4 (26,7%). Пятилетняя выживаемость составила 76%.
Пятилетняя выживаемость составила 76%.
Два курса химиотерапии препаратами цисплатин, 5-фторурацил, блеомицетин и лучевая терапия в режиме мультифракционирования проведено 38 больным. Без рецидива живы 86,8% больных (33 человека), неудачи составили — 13,2%. Пятилетняя выживаемость — 87%.
У 25 больных проведено также комплексное лечение (два курса химиотерапии цисплатином, 5-фторурацилом, лейковорином и лучевая терапия в суммарной очаговой дозе 66-70 Гр, режим мультифракционирования). Неудачи отмечены лишь у 8% (2) больных, а без рецидива с сохраненной гортанью живы 92% (23) пациентов. Пятилетняя выживаемость — 92%.
Среди вариантов комплексного лечения наиболее перспективным оказалось использование двух циклов полихимиотерапии (с лейковорином) с последующим облучением в радикальных дозах.
Токсические эффекты химиотерапии в основном проявлялись тошнотой и рвотой, лейкопенией (ниже 2000) у 15,5% больных, нефропатией — 5,1% случаев. Очаговый эпителиит отмечен у 69% больных, поздние лучевые повреждения в виде перихондрита имели место в 15%.
Очаговый эпителиит отмечен у 69% больных, поздние лучевые повреждения в виде перихондрита имели место в 15%.
Полученные результаты показывают, что на современном этапе при планировании лечения местно-распространенного рака гортани необходимо стремиться не только излечить больного, но и сохранить гортань, что возможно при комплексном лечении.
симптомы, причины возникновения, лечение и профилактика
Перихондрит ушной раковин относится к инфекционным заболеваниям, которое развивается из-за проникновения болезнетворных организмов в надхрящницу, в результате чего происходит воспаление уха, сопровождающееся отеками и сильной болью. В МКБ 10 перихондрит обозначается как Н61.0.
Несвоевременное лечение болезни может привести к ряду осложнений, вплоть до нарушения слуха. Различают 2 формы заболевания: серозная и гнойная.
Симптомы перихондритаВ зависимости от того, какая форма перихондрита развивается, отличаются симптомы болезни.
Для серозной формы характерны:
- Слабые болевые ощущения в определенном месте уха, которые периодически усиливаются.
- Появление отека уха, покраснений и натянутости кожи, а также четко выраженного лоска.
- Повышение температуры на месте появления очага заболевания.
- Возникновения уплотнения на ушной раковине.
Гнойная форма характеризуется:
- Сильной болью, которая особенно ярко выражена во время прикасания к больному участку.
- Бугристой отечностью ушной раковины.
- Появлением красноты на участке уха, которая может позже преобразоваться в синюшность.
- Высокая температура у больного, вплоть до 38-39 градусов.
- Сильное деформирование ушной раковины, которое хорошо заметно.
- Наличие гноя под слоем кожи, который легко обнаруживается при пальпации.
При заболевании зачастую ухудшается общее самочувствие, снижается аппетит, сон становится беспокойным и прерывистым. Заболевший начинает чувствовать упадок сил, становится подавленным и раздражительным.
Перихондрит может возникнуть вследствие разных причин:
- Травмирование уха.
- Осложнения из-за туберкулеза или гриппа.
- Снижение иммунитета.
- Осложнения вследствие удаления фурункулов.
- Укус насекомого, особенно часто это провоцирует заболевание ушного завитка у ребенка.
- Развитие отита уха.
Фото как выглядят различные формы перихондрита
ЛечениеПри начале развития перихондрита необходимо немедленно обратиться к врачу, который назначит соответствующее лечение.
В зависимости от степени заболевания, причин его возникновения и индивидуальных особенностей больного, оно может быть медикаментозным или хирургическим.
Также возможно применение народных средств, однако они малоэффективны и способны только уменьшить болезненные ощущения, но и не вылечить болезнь.
МедикаментозноеЛечение медикаментами без вмешательства хирурга вполне достаточно для того, чтобы вылечить серозную форму перихондрита. Назначаются противовоспалительные средства и антибиотики.
Назначаются противовоспалительные средства и антибиотики.
Дозировку лекарств указывает непосредственно врач. Для снижения боли рекомендуется пить обезболивающее.
Также может быть назначена обработка ушной раковины посредством мази, борной кислоты или настойкой йода. Уменьшить воспаление способны и компрессы из ацетата алюминия 8%.
ФизиотерапияПри серозной форме заболевания весьма эффективно и применение физиотерапии. Больному может быть назначена лазерная терапия, УФ облучение или рентгенотерапия. Также возможно УВЧ или СВЧ.
При гнойной форме физиотерапия не эффективна.
Хирургическое вмешательствоЛечение медикаментами не позволит полностью избавиться от гнойного перихондрита, особенно на последней стадии заболевания. Потребуется вмешательство хирурга.
Врач делает специальный разрез, через который выкачивается гной. Также при операции удаляются омертвевшие ткани. После, в течение нескольких дней во время которых продолжаются гнойные выделения, пораженное заболеванием место промывается антисептиками и антибиотиками.
Как только выделения прекращаются, накладывается тугая повязка на ухо. В скором времени пациент выздоравливает.
Осложнения
При воспалении ушной раковины не следует затягивать с лечением и надеяться, что боль и припухлость исчезнут сами.
Следует срочно обратиться за медпомощью, иначе перихондрит может дать серьезные осложнения, которые приведут к неприятным последствиям. К осложнениям данного заболевания относят:
Перихондрит может привести к снижению слуха, при этом восстановить прежнюю остроту слуха после излечения заболевания будет крайне затруднительно.Что делать если болит ухо, смотрите в нашем видео:
Меры профилактикиПерихондрит – достаточно неприятное и тяжело протекающее заболевание. Гораздо проще предотвратить его возникновение, чем заниматься его лечением.
Для того, чтобы снизить риск развития перихондрита ушной раковины, следует придерживаться следующих рекомендаций:
- Избегать повреждения уха и стараться не травмировать его.

- Регулярно аккуратно чистить слуховой проход, удаляя серные пробки и грязь.
- При получении травмы уха обработать его антисептиками.
- При появлении фурункулов не выдавливать их, а лечить с помощью специальных средств.
Помимо этих рекомендаций также следует заняться своим здоровьем и укреплять иммунитет. При снижении иммунитета вероятность заболеть перихондритом сильно возрастает.
При появлении припухлости и покраснения уха следует не заниматься самолечением, а немедленно обратиться к отоларингологу.
Самостоятельные попытки вылечить заболевание без устранения причин его возникновения и при неправильном применении медпрепаратов могут привести к серьезным осложнениям.
Перихондрит: не просто целлюлит — REBEL EM
20 июля 2017
Перихондрит: не просто целлюлит
Написано Рик Пескаторе REBEL EM Медицинская категория: Инфекционное заболевание Предпосылки: Перихондрит — это инфекция соединительной ткани уха, которая покрывает хрящевую ушную раковину или ушную раковину, за исключением дольки (Caruso 2014).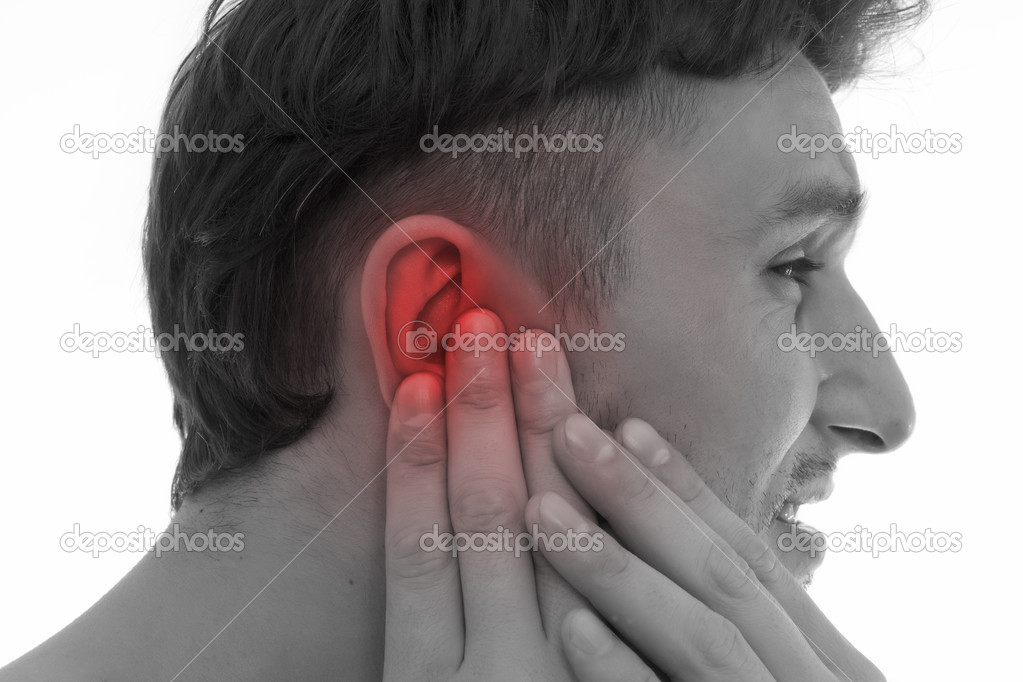 Термин перихондрит сам по себе является неправильным, поскольку хрящ почти всегда участвует в образовании абсцесса и кавитации (Prasad 2007). Перихондрит может быть разрушительным заболеванием, и при неправильном лечении инфекция может перерасти в разжижающийся хондрит, что приведет к обезображиванию и / или потере наружного уха (Noel 1989) (Martin 1976). К сожалению, неправильный диагноз и плохое обращение — обычное дело. В одном небольшом ретроспективном обзоре подавляющему большинству пациентов, обращавшихся в крупную больницу общего профиля, были прописаны антибиотики без надлежащего противомикробного покрытия, в результате чего у значительного числа пациентов развились деформации хряща или «уши цветной капусты» (Liu 2013).
Термин перихондрит сам по себе является неправильным, поскольку хрящ почти всегда участвует в образовании абсцесса и кавитации (Prasad 2007). Перихондрит может быть разрушительным заболеванием, и при неправильном лечении инфекция может перерасти в разжижающийся хондрит, что приведет к обезображиванию и / или потере наружного уха (Noel 1989) (Martin 1976). К сожалению, неправильный диагноз и плохое обращение — обычное дело. В одном небольшом ретроспективном обзоре подавляющему большинству пациентов, обращавшихся в крупную больницу общего профиля, были прописаны антибиотики без надлежащего противомикробного покрытия, в результате чего у значительного числа пациентов развились деформации хряща или «уши цветной капусты» (Liu 2013).
Причины: Был идентифицирован ряд причин перихондрита, при этом в одном исследовании с участием 85 пациентов были предложены наиболее частые причины, включая незначительные травмы, ожоги и пирсинг ушей (Prasad 2005). Примечательно, что повреждение хряща не является необходимым предварительным условием — инфекция может произойти, если вышележащая мясная кожа подвергается даже незначительной травме, такой как царапина инфицированным ногтем. В значительном проценте случаев существенная причина не может быть идентифицирована (Prasad 2007) (Levin 1995).Тем не менее, некоторые авторы постулируют, что рост заболеваемости перихондритом может быть связан с растущей популярностью пирсинга ушей с высокой хондрой, который вызывает удаление надхрящницы и микротрещины бессосудистого хряща при непосредственном заражении (Prasad 2007) (Liu 2013). Было отмечено, что перихондрит является симптомом ряда болезненных процессов, отмеченных иммуносупрессией, включая ВИЧ-ассоциированную неходкинскую лимфому, рецидивирующий полихондрит и — нередко — диабет (Caruso 2014) (Levin 1995).
В значительном проценте случаев существенная причина не может быть идентифицирована (Prasad 2007) (Levin 1995).Тем не менее, некоторые авторы постулируют, что рост заболеваемости перихондритом может быть связан с растущей популярностью пирсинга ушей с высокой хондрой, который вызывает удаление надхрящницы и микротрещины бессосудистого хряща при непосредственном заражении (Prasad 2007) (Liu 2013). Было отмечено, что перихондрит является симптомом ряда болезненных процессов, отмеченных иммуносупрессией, включая ВИЧ-ассоциированную неходкинскую лимфому, рецидивирующий полихондрит и — нередко — диабет (Caruso 2014) (Levin 1995).
Наиболее распространенным микроорганизмом, вызывающим перихондрит, является Pseudomonas Aeruginosa, грамотрицательная палочка с внутренними механизмами устойчивости к антибиотикам (Caruso 2014) (Wu 2011). В одном ретроспективном анализе 61 пациента с перихондритом Pseudomonas был выявлен в 95% случаев. Коинфекция кишечной палочкой выявлена в половине случаев, а золотистым стафилококком — в 7% пациентов. Из-за различной чувствительности этих возбудителей к антибиотикам во всех случаях рекомендуется брать мазок с посева (Prasad 2005).
Из-за различной чувствительности этих возбудителей к антибиотикам во всех случаях рекомендуется брать мазок с посева (Prasad 2005).
Диагностика и лечение : Перихондрит диагностируется на основании клинического осмотра. Пациенты сначала испытывают тупую боль, которая постепенно перерастает в сильную оталгию с гнойным отделяемым (Noel 1989). Ранние случаи отмечены эритемой, отеком и болезненностью ушной раковины без заметных колебаний (Chun 2013). Долька остается неизменной, что помогает отличить перихондрит от наружного отита (Kullar 2012). Очаг инфекции можно определить в пределах верхних ямок, но часто он отсутствует.Полное клиническое обследование должно исключить болезненность или колебания сосцевидного отростка височной кости, а также поражение лица, глазницы или среднего уха.
Перихондрит у мальчика 8 лет. Травматической этиологии не выявлено.
Лечение перихондрита включает антибактериальную терапию с антипсевдомонадной активностью и рассмотрение разреза и дренажа специалистами ЛОР в случае колебания с целью удаления некротизированного хряща (Caruso 2014).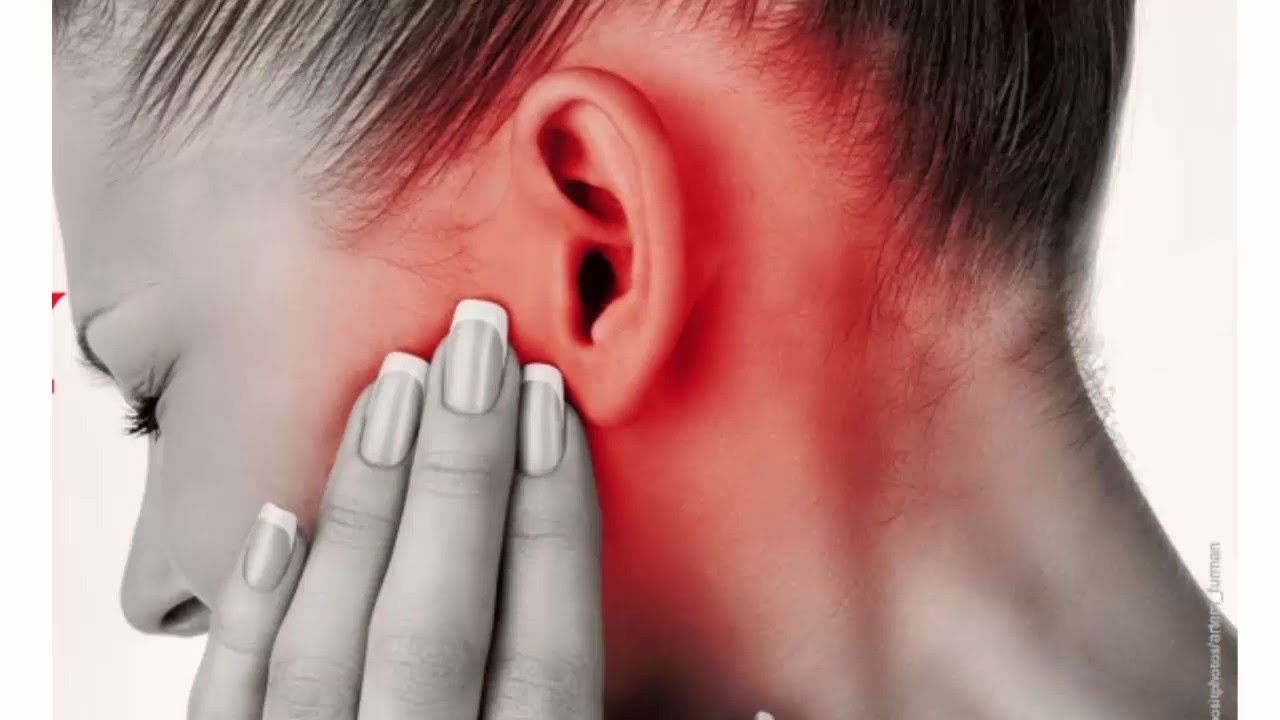 Как правило, адекватный охват антибиотиками в амбулаторных условиях диктует необходимость пероральной терапии ципрофлоксацином или другим фторхинолоном, однако общая восприимчивость к Pseudomonas неуклонно снижалась с 86% в 1994 г. до 76% в 2000 г., что в значительной степени коррелировало с увеличением использования фторхинолонов ( Wu 2011). Однако местные антибиотики, демонстрирующие чувствительность к антибиотикам, должны служить ориентиром для эмпирической терапии. Поскольку документально подтверждены высокие показатели неэффективности перорального лечения антибиотиками, некоторым пациентам может потребоваться курс внутривенного введения антибиотиков или лечение под наблюдением, чтобы гарантировать улучшение симптомов (Rees 2016).В самом деле, поскольку любое поражение ушной раковины может иметь серьезные и тревожные косметические осложнения, некоторые авторы обычно рекомендуют госпитализацию для экстренного осмотра у специалиста и парентеральной терапии, особенно среди педиатрических пациентов (Prasad 2005).
Как правило, адекватный охват антибиотиками в амбулаторных условиях диктует необходимость пероральной терапии ципрофлоксацином или другим фторхинолоном, однако общая восприимчивость к Pseudomonas неуклонно снижалась с 86% в 1994 г. до 76% в 2000 г., что в значительной степени коррелировало с увеличением использования фторхинолонов ( Wu 2011). Однако местные антибиотики, демонстрирующие чувствительность к антибиотикам, должны служить ориентиром для эмпирической терапии. Поскольку документально подтверждены высокие показатели неэффективности перорального лечения антибиотиками, некоторым пациентам может потребоваться курс внутривенного введения антибиотиков или лечение под наблюдением, чтобы гарантировать улучшение симптомов (Rees 2016).В самом деле, поскольку любое поражение ушной раковины может иметь серьезные и тревожные косметические осложнения, некоторые авторы обычно рекомендуют госпитализацию для экстренного осмотра у специалиста и парентеральной терапии, особенно среди педиатрических пациентов (Prasad 2005).
Перихондрит у девочки 16 лет. Возле ладьевидной ямки виден инфицированный высокий хондральный пирсинг.
Традиционно, фторхинолоны избегали у педиатрических пациентов из-за опасений артропатии, однако недавняя литература предполагает, что риск очень низкий.В одном метаанализе 16 184 педиатрических пациентов, получавших системный ципрофлоксацин, риск скелетно-мышечных нежелательных явлений, связанных с терапией, составил 1,6%, половину из которых составили артралгии, исчезнувшие после отмены препарата (Adefurin 2011). В другом всеобъемлющем обзоре литературы с 1980 по 2007 году, четыре больших ретроспективные исследования не выявили существенную связь между скелетно-мышечной травмой и лечением фторхинолонов (Форсайтом 2007). В конечном счете, нет исследований, демонстрирующих значительное нарушение роста из-за использования ципрофлоксацина, что позволяет предположить, что короткий курс является разумным и безопасным в педиатрической популяции в контексте надлежащего мониторинга и последующего наблюдения (Liu 2013).
- Перихондрит — это псевдомонадная инфекция наружного уха, характеризующаяся болезненностью и эритемой и отличающаяся отсутствием дольки.
- Неправильный диагноз или неправильное обращение могут привести к разрушительным результатам для пациентов.
- Лечение перихондрита включает основу антипсевдомонадной антибактериальной терапии с хирургическим вмешательством или без него.
- Срочное обследование у специалиста и госпитализация следует рассматривать при подозрении на абсцесс или некроз или при возникновении проблем с последующим наблюдением за пациентом.
- Терапия фторхинолонами кажется безопасной в педиатрической популяции в контексте соответствующего мониторинга и последующего наблюдения.
- Карузо, Андрия М., Макарио Камачо младший и Скотт Бретцке. «Рецидивирующий перихондрит ушной раковины у ребенка как начальное проявление инсулинозависимого сахарного диабета: отчет о болезни».
 ЛОР: Ухо, нос и горло Журнал 93.2 (2014). (PMID: 24526489)
ЛОР: Ухо, нос и горло Журнал 93.2 (2014). (PMID: 24526489) - Прасад, Х. Кишор К., и другие. «Перихондрит ушной раковины и его лечение». Журнал ларингологии и отологии 121.6 (2007): 530-534. (PMID: 17319983)
- Ноэль, Стелла Бустани и др. «Лечение перихондрита ушной раковины Pseudomonas aeruginosa пероральным ципрофлоксацином». Журнал дерматологической хирургии и онкологии. 15.6 (1989): 633-637. (PMID: 2723226)
- Мартин, А.Дж. Йонкерс, К. Ярингтон. Перихондрит ушного ларингоскопа, 86 (1976), стр. 664-673 (PMID: 933656)
- Лю, З.W., and P. Chokkalingam. «Пирсинг-ассоциированный перихондрит ушной раковины: правильно ли мы лечим?». Журнал ларингологии и отологии 127,5 (2013): 505-508. (PMID 23442437)
- Левин, Роджер Дж., Дэвид Х. Хеник и Алан Ф. Коэн. «Неходжкинская лимфома, связанная с вирусом иммунодефицита человека, проявляющаяся как перихондрит ушной раковины». Отоларингология — хирургия головы и шеи 112.
 3 (1995): 493-495. (PMID: 7870459)
3 (1995): 493-495. (PMID: 7870459) - Wu, Douglas C., et al.«Кожная инфекция, вызванная псевдомонадой». Американский журнал клинической дерматологии 12.3 (2011): 157-169. (PMID: 21469761)
- Prasad KC, Karthik S, Prasad SC. Комплексное исследование поражений
- ушной раковины. Am J Otolaryngol 2005; 26 (1): 1-6. (PMID: 15635573)
- Чун, Роберт и Опейеми Дарамола. «Клиническая анатомия для педиатра». Отоларингология для педиатра 1 (2013): 3.
- Куллар, Питер и Филип Д. Йейтс. «Инфекции и инородные тела в ЛОР.» Хирургия (Оксфорд) 30.11 (2012): 590-596. (PMID: 27057069)
- Рис, Крис А., Даниэль М. Рубалькава и Корри Э. Чумпитази. «Ребенок с болезненным опухшим ухом». Архив детских болезней 101.9 (2016): 859. (PMID: 27102760)
- Adefurin A, Sammons H, Jacqz-Aigrain E, Choonara I. Безопасность ципрофлоксацина в педиатрии: систематический обзор. Arch Dis Child 2011; 96: 874–80 (PMID: 27185119) .
- Форсайт, Клинтон Т. и Майкл Э. Эрнст. «Часто ли фторхинолоны вызывают артропатию у детей?».» Канадский журнал экстренной медицины 9.6 (2007): 459-462. (PMID: 18072993)

Сообщение Рецензент: Салим Резайе (Twitter: @srrezaie)
Цитируйте эту статью как: Рик Пескаторе, «Перихондрит: не просто целлюлит», блог REBEL EM, 20 июля 2017 г. Доступно по адресу: https://rebelem.com/perichondritis-not-just-simple-cellulitis/. Следующие две вкладки изменяют содержимое ниже.Директор по клиническим исследованиям Департамента неотложной медицинской помощи Crozer-Keystone Healthcare Честер, Пенсильвания
Журнал неотложной медицинской помощи
Срочное сообщение: В связи с популярностью пирсинга ушного хряща специалисты по оказанию неотложной медицинской помощи должны быть начеку в отношении перихондрита и своевременно его лечить.
ШАЙЛЕНДРА К. САКСЕНА, MD, PHD, и МИКАЙЛА СПЭНГЛЕР, ФАРМ D, BCPS
История болезни
Женщина 26 лет обратилась с жалобами на опухание правой ушной раковины в течение 2 недель. Отек со временем прогрессировал. Кроме того, она также жаловалась на сильную боль в правом ушной раковине с интенсивностью 7/10, без лучевой терапии и без отягчающих или облегчающих факторов. Неделей ранее она была осмотрена в учреждении неотложной помощи и получила 10-дневный курс амоксициллина от предполагаемого острого наружного отита.Однако инфекция продолжала обостряться. В анамнезе не было травм уха и других важных медицинских историй.
Отек со временем прогрессировал. Кроме того, она также жаловалась на сильную боль в правом ушной раковине с интенсивностью 7/10, без лучевой терапии и без отягчающих или облегчающих факторов. Неделей ранее она была осмотрена в учреждении неотложной помощи и получила 10-дневный курс амоксициллина от предполагаемого острого наружного отита.Однако инфекция продолжала обостряться. В анамнезе не было травм уха и других важных медицинских историй.
Физический осмотр
При осмотре у пациента была обнаружена воспаленная, эритематозная и болезненная правая ушная раковина (рис. 1). Пред- и постурикулярные лимфатические узлы увеличены и болезненны. Осмотр остальной части уха был нормальным, слух не был нарушен. У нее не было лихорадки, и все остальные системные обследования были нормальными.
Диагноз
Перихондрит
Анатомия наружного уха
Наружное ухо состоит из ушной раковины, веерообразного выступа, который собирает звук, и внешнего слухового прохода. Ушная раковина состоит из эластичного хряща, покрытого слоем соединительной ткани, называемой надхрящницей. Кровоснабжение уха происходит от задней ушной раковины и поверхностных височных артерий.
Ушная раковина состоит из эластичного хряща, покрытого слоем соединительной ткани, называемой надхрящницей. Кровоснабжение уха происходит от задней ушной раковины и поверхностных височных артерий.
Дифференциальная диагностика
В таблице 1 перечислены дифференциальные диагнозы. Пациент не занимался плаванием, не затрагивал более глубокие структуры или мягкие ткани. При поражении ушной раковины диагноз перихондрит был благоприятным. Перихондрит — это инфекция кожи и мягких тканей, окружающих хрящ внешнего уха, включая ушную раковину.В тканях ушной раковины меньше гуморального кровообращения, поэтому для заживления любой травмы или инфекции требуется больше времени, а для абсорбции любых отеков и экссудатов требуется больше времени, что увеличивает вероятность вторичной инфекции и образования абсцесса.2
Причины
Наиболее распространенными бактериями, вызывающими перихондрит, являются Pseudomonas aeruginosa . Staphylococcus aureus, Escherichia coli и Proteus , из которых P. aeruginosa являются наиболее частыми виновниками.3 Перихондрит обычно возникает в результате вторичного инфицирования уха после травмы. В последние годы проникающие травмы уха, такие как иглоукалывание и прокалывание хряща, все чаще становятся причинами перихондрита.4 На самом деле, прокалывание уха через хрящ, вероятно, сегодня является наиболее значительным фактором риска.5 Хрящ сам по себе относительно бессосудистый, и травма через прокалывание еще больше деваскуляризует его, обеспечивая хорошую среду для бактерий, которые могут быть занесены через иглу для прокола или пистолет.5 Операция и ожоги также могут вызывать перихондрит, и были редкие случаи инфекции, возникающей вторично по отношению к фурункулезу, хроническим выделениям из ушей, врожденным внутриурикулярным синусам, аллергии, диффузным поражениям после опоясывающего герпеса или укусам насекомых. 2,3 Также может развиться перихондрит.
Staphylococcus aureus, Escherichia coli и Proteus , из которых P. aeruginosa являются наиболее частыми виновниками.3 Перихондрит обычно возникает в результате вторичного инфицирования уха после травмы. В последние годы проникающие травмы уха, такие как иглоукалывание и прокалывание хряща, все чаще становятся причинами перихондрита.4 На самом деле, прокалывание уха через хрящ, вероятно, сегодня является наиболее значительным фактором риска.5 Хрящ сам по себе относительно бессосудистый, и травма через прокалывание еще больше деваскуляризует его, обеспечивая хорошую среду для бактерий, которые могут быть занесены через иглу для прокола или пистолет.5 Операция и ожоги также могут вызывать перихондрит, и были редкие случаи инфекции, возникающей вторично по отношению к фурункулезу, хроническим выделениям из ушей, врожденным внутриурикулярным синусам, аллергии, диффузным поражениям после опоясывающего герпеса или укусам насекомых. 2,3 Также может развиться перихондрит.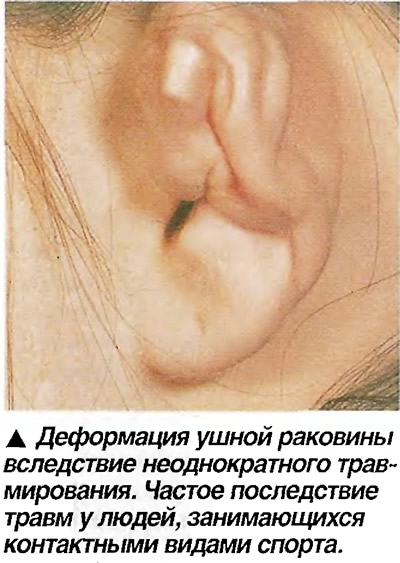 вторичный по отношению к злокачественному внешнему отиту.3
вторичный по отношению к злокачественному внешнему отиту.3
Симптомы
Перихондрит обычно сначала проявляется тупой болью, которая усиливается, сопровождается покраснением и отеком.2 Покраснение обычно окружает область травмы, например порез или царапину.Инфекция начинается со спирали и антиспирали и напоминает целлюлит, простую кожную инфекцию; однако он быстро ухудшается и поражает надхрящницу. В тяжелых случаях может развиться абсцесс, отслаивающий надхрящницу от хрящевого слоя и приводящий к некрозу хряща1,4 и деформации уха, известной как «ухо из цветной капусты». 2 В таких запущенных случаях у пациента может быть лихорадка, и из раны может вытекать жидкость.
Обследования и анализы
Перихондрит диагностируется на основании истории болезни пациента и при осмотре уха.Если в анамнезе имеется травма уха, а ухо красное и болезненное, наиболее вероятным диагнозом является перихондрит. Может измениться нормальная форма уха.
Лечение
Лечение состоит из широкого приема антибиотиков, вводимых внутрь или непосредственно в кровоток через внутривенную линию. Поскольку большинство случаев связано с бактериями P. aeruginosa , эмпирическое лечение будет включать фторхинолон, поскольку эти препараты являются единственным пероральным препаратом, эффективным против этих бактерий.4 При скоплении гноя или образовании абсцесса может потребоваться хирургическое вмешательство, такое как аспирация иглой или разрез и дренирование, чтобы слить жидкость и удалить омертвевшую кожу и хрящ. Недавние исследования также показали успех недавно разработанного метода аспирации, инъекции стрептомицина и гиалуронидазы непосредственно в инфицированное место и, наконец, триамцинолона для ограничения воспаления.2
Осложнения
При раннем приеме антибиотиков ожидается полное выздоровление от перихондрита.В более запущенных случаях инфекция может поражать ушной хрящ. Это называется «хондритом», и при такой инфекции часть уха может погибнуть, и ее необходимо будет удалить хирургическим путем. Также может развиться перихондриальный абсцесс. В этом случае потребуется пластическая операция, чтобы вернуть уху его нормальную форму. 2-4
Это называется «хондритом», и при такой инфекции часть уха может погибнуть, и ее необходимо будет удалить хирургическим путем. Также может развиться перихондриальный абсцесс. В этом случае потребуется пластическая операция, чтобы вернуть уху его нормальную форму. 2-4
Профилактика
Лучший способ предотвратить перихондрит — не проколоть ухо через хрящ, а не через мочку уха. Популярность пирсинга хряща привела к значительному увеличению числа случаев перихондрита и хондрита.5
Заключение
Хотя пирсинг ушей не был причиной перихондрита у нашего пациента, в последнее время выросла культура пирсинга ушей среди молодых людей. Если это не сделать должным образом и не использовать стерильные методы осторожно, молодые люди могут получить осложнение в виде перихондрита. Для врачей неотложной помощи важно знать это распространенное состояние, и лечение следует начинать как можно раньше, чтобы предотвратить постоянное повреждение мягкого хряща.
Ссылки
- Мур К.Л., Клинически ориентированная анатомия Далли, пятое издание. Филадельфия: Уильямс и Уилкинс, 2006: 1022-1024.
- Pattanaik Эффективное и простое средство для лечения перихондрита и гематомы ушной раковины. J Laryngol Otol. 2009; 123: 1246-1249.
- Prasad HK, Sreedharan S, Prasad HS, Meyyappan MH, Harsha Перихондрит ушной раковины и его лечение. J Laryngol Otol. 2007; 121: 530-534.
- Davidi E, Paz A, Duchman H, Luntz M, Potasman Перихондрит ушной раковины: анализ 114 случаев. Isr Med Assoc J. 2011; 13: 21-24.
- Ван Вейк М.П., Куммер Дж. А., Кон Методы прокалывания ушей и их влияние на хрящ, гистологическое исследование. J Plast Reconstr Aesthet Surg. 2008; 61: S104-S109.
Шайлендра К. Саксена, доктор медицины, доктор философии
Профессор Медицинской школы Университета Крейтон, член редакционного совета журнала неотложной медицинской помощи
Перихондрит: осложнение прокалывания ушного хряща
Женщина 20 лет обратилась в клинику по лечению уха, носа и горла с перихондритом ушной раковины через два дня после прокалывания спирали левого уха с помощью пистолета для пирсинга. Две трети верхней части ее ушной раковины было опухшим, красным и болезненным. Долька (не содержащая хряща) осталась неповрежденной, что указывало на то, что инфекция была перихондритом, а не просто целлюлитом (рис. 1). Пациент принимал ципрофлоксацин внутрь в течение одной недели; к тому времени инфекция полностью исчезла.
Две трети верхней части ее ушной раковины было опухшим, красным и болезненным. Долька (не содержащая хряща) осталась неповрежденной, что указывало на то, что инфекция была перихондритом, а не просто целлюлитом (рис. 1). Пациент принимал ципрофлоксацин внутрь в течение одной недели; к тому времени инфекция полностью исчезла.
Пирсинг стал широко распространенным явлением в последнее десятилетие. Хотя этому новому ритуалу пирсинга стали подвергаться другие части тела, уши остаются наиболее распространенным местом, причем пирсинг ушного хряща («высокий» пирсинг уха) становится все более популярным.Хотя разные части ушной раковины не несут разного риска осложнений, хрящ уха после пирсинга имеет тенденцию инфицироваться чаще, чем долька. Staphylococcus aureus и Pseudomonas aeruginosa являются наиболее распространенными бактериями. 1
Использование пистолета для прокалывания хряща представляет собой дополнительный риск перихондрита. Пистолет прикладывает к надхрящнице силу сдвига, которая может соскользнуть с хряща. Бессосудистый хрящ (который обычно питается перихондрием) может некротизироваться.Образование абсцесса и потеря хряща — потенциальные осложнения, которые часто требуют хирургического вмешательства. Несмотря на своевременное лечение, включая терапию антибиотиками, дренирование и обработку раны, может возникнуть некрасивая деформация («цветная капуста уха»). 2
Бессосудистый хрящ (который обычно питается перихондрием) может некротизироваться.Образование абсцесса и потеря хряща — потенциальные осложнения, которые часто требуют хирургического вмешательства. Несмотря на своевременное лечение, включая терапию антибиотиками, дренирование и обработку раны, может возникнуть некрасивая деформация («цветная капуста уха»). 2
Лечением выбора для перихондрита ушной раковины являются фторхинолиновые антибиотики, такие как ципрофлоксацин, поскольку они обладают хорошей антипсевдомонадной активностью в дополнение к их действию против стафилококков. Также они хорошо проникают в хрящи.Однако их использование ограничено пациентами старше 18 лет из-за их потенциального повреждения молодого развивающегося хряща.
Хотя наше лечение было успешным, этот случай демонстрирует потенциальную опасность пирсинга хряща, в основном в ухе и носу. Перихондрит может закончиться очень некрасивым ухом или носом, которые в конечном итоге могут оказаться неизлечимыми. Об этом риске должны знать врачи, а также клиенты, занимающиеся пирсингом.
Об этом риске должны знать врачи, а также клиенты, занимающиеся пирсингом.
Перихондрит, осложняющий пирсинг «высокого» уха.Две трети верхней части ушной раковины опухшие и красные (широкая стрелка). Долька, не содержащая хряща, не повреждена (длинная стрелка), что указывает на то, что инфекция вызвана перихондритом, а не просто целлюлитом.
Каталожные номера
- ↵
Simplot TC , Hoffman HT. Сравнение осложнений пирсинга ушей с хрящом и мягкими тканями. Am J Otolaryngol1998; 19: 305–10.
- ↵
Смит Р.А. , Ван Дж., Сидаль Т.Осложнения и последствия пирсинга в голове и шее. Curr Opin Otolaryngol Head Neck Surg2002; 10: 199–205.
Перихондрит наружного уха
Перихондрит наружного уха
Перихондрит ушной раковины — это воспаление кожи и тканей, окружающих хрящ наружного уха (ушной раковины).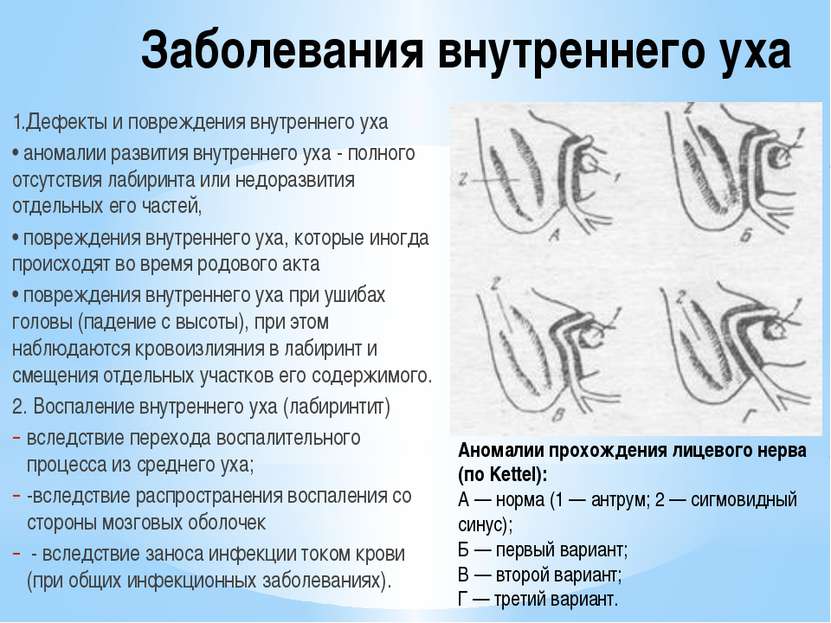 Перихондрит обычно вызывается травмой уха, причем наиболее значительным фактором риска является прокол ушного хряща.К другим причинам травм относятся хирургия ушей, контактные виды спорта, ожоги и иглоукалывание. Рецидивирующий перихондрит может быть аутоиммунным заболеванием, при котором воспалительная реакция аномально нацелена на ткани наружного уха. Самый частый симптом перихондрита — болезненное красное ухо. Также может возникнуть лихорадка и / или отток жидкости из раны.
Перихондрит обычно вызывается травмой уха, причем наиболее значительным фактором риска является прокол ушного хряща.К другим причинам травм относятся хирургия ушей, контактные виды спорта, ожоги и иглоукалывание. Рецидивирующий перихондрит может быть аутоиммунным заболеванием, при котором воспалительная реакция аномально нацелена на ткани наружного уха. Самый частый симптом перихондрита — болезненное красное ухо. Также может возникнуть лихорадка и / или отток жидкости из раны.
Антибиотики являются наиболее распространенным средством лечения перихондрита. Антибиотики можно вводить перорально или через капельницу непосредственно в кровоток.Если на месте инфекции скопился гной, мы можем провести операцию по сбору жидкости и удалению омертвевшей кожи или хрящей. Если инфекцию не лечить на ранней стадии, перихондрит может перейти в хондрит, то есть инфицирование хряща. В этом случае необходимо удалить поврежденную часть хряща. Чтобы вернуть внешнему уху нормальную форму, может потребоваться косметическая операция. Пациентам с аутоиммунными заболеваниями могут потребоваться пероральные и / или внутривенные стероиды вместе с направлением в ревматологию.
Пациентам с аутоиммунными заболеваниями могут потребоваться пероральные и / или внутривенные стероиды вместе с направлением в ревматологию.
Почему выбирают нас
- Д-р Абрахам Джейкоб, медицинский директор по вопросам уха и слуха (E&H) в Центре неврологии (CNS), прошел стажировку в области отологии, невротологии и хирургии основания черепа. Он первый и самый опытный нейротолог в Тусоне.
- Доктор Джейкоб был одним из основателей отделения отоларингологии Университета Аризоны (UA) до своего отъезда и перехода в ЦНС. В UA он был заместителем председателя отоларингологии и имел звание профессора со сроком пребывания в должности.Он имеет международную репутацию эксперта в области лечения заболеваний уха.
- Доктор Джейкоб перевел свою практику в Центр нейробиологии в начале 2017 года, так как он почувствовал, что новая среда помогла ему оптимизировать индивидуальный уход за ухом и боковым основанием черепа.
- Как отолог / невротолог, доктор Джейкоб имеет опыт как в распознавании перихондрита / хондрита, так и в его эффективном лечении.
 Если антибиотиков и стероидов будет недостаточно, инфекция может застрять между надхрящницей и хрящом.В этой ситуации доктор Джейкоб может разрезать и дренировать такие скопления жидкости, подчеркивая, что для лечения этого состояния может потребоваться как медицинский, так и хирургический опыт. Если заболевание носит аутоиммунный характер (рецидивирующий полихондрит), соответствующее направление к ревматологам не вызывает затруднений.
Если антибиотиков и стероидов будет недостаточно, инфекция может застрять между надхрящницей и хрящом.В этой ситуации доктор Джейкоб может разрезать и дренировать такие скопления жидкости, подчеркивая, что для лечения этого состояния может потребоваться как медицинский, так и хирургический опыт. Если заболевание носит аутоиммунный характер (рецидивирующий полихондрит), соответствующее направление к ревматологам не вызывает затруднений.
Перихондрит или целлюлит ушной раковины — entsho.com
КРАСНЫЕ ФЛАГИ
ПОЧЕМУ ЭТО ВАЖНО?
Перихондрит ушной раковины или целлюлит являются потенциально серьезными заболеваниями.
Целлюлит ушной раковины может возникать как осложнение острого наружного отита, осложнение экземы или псориаза или в результате укуса насекомого.
Перихондрит ушной раковины обычно возникает в результате проникающей травмы, в том числе пирсинга уха. При отсутствии лечения может образоваться абсцесс, отрывая перихондриальный слой от хряща и приводя к некрозу и деформации цветной капусты. Перихондрит ушной раковины может также прогрессировать до системной инфекции или серьезной инфекции мягких тканей, включая некротизирующий фасциит.
Перихондрит ушной раковины может также прогрессировать до системной инфекции или серьезной инфекции мягких тканей, включая некротизирующий фасциит.
КОГДА ОБРАТИТЬСЯ К ЛОР-РЕГИСТРАТОРУ
Вскоре: Пациенты с перихондритом ушной раковины должны быть осмотрены регистратором как можно скорее (медицинский осмотр или отделение неотложной помощи, если применимо). Для пациентов с определенным абсцессом или некрозом, в то время как ночное хирургическое дренирование или санация раны нецелесообразно, рекомендуется обсуждение.
Немедленно: Обсудите всех пациентов с абсцессом ушной раковины, сепсисом и неврологическими симптомами.
ВОЗ ПРИНИМАЕТ
Пациенты с абсцессом ушной раковины или некрозом тканей
Пациенты с ушной инфекцией и ухудшением центрального неврологического статуса
Пациенты, которые не ответили на лечение пероральными антибиотиками
Пациенты с подавленным иммунитетом или с ослабленным иммунитетом например неконтролируемый сахарный диабет, ВИЧ-СПИД, недавняя химиотерапия
Будьте осторожны с пациентами, впервые поступившими с симптомами целлюлита ушной раковины в течение пяти или более дней, а также с пациентами с недавней проникающей травмой и симптомами перихондрита ушной раковины
ОЦЕНКА И ПРИЗНАНИЕ
ИСТОРИЯ
Внимательно изучите историю, в том числе недавнюю историю любой серьезной травмы: пирсинг; иглоукалывание; сжечь; гематома ушной раковины; рваные раны и так далее.
Сопутствующие заболевания, такие как сахарный диабет, могут предрасполагать пациентов к перихрондриту. Также важно принять к сведению ранее принимаемые антибиотики и если в анамнезе есть рецидивирующий наружный отит.
ОБСЛЕДОВАНИЕ
Перихондрит ушной раковины обычно проявляется инфекцией хрящевой ушной раковины и щадящей долькой (мочки уха) , , тогда как целлюлит не затрагивает дольку. Это важно, потому что возбудители обычно разные (см. Ниже).
Тогда главный вопрос: есть ли абсцесс или некроз? поэтому внимательно осмотрите ухо на предмет:
Болезненная эритема и уплотнение ушной раковины с потерей контуров
Локальное образование абсцесса
Некроз мягких тканей
Первичный наружный отит — выполните отоскопию
Клиническая недостаточность слуха
Распространяющийся целлюлит лица или кожи головы — отметьте это
Любые признаки травмы или какие-либо раны
Вы должны выполнить обследование нижнего черепного нерва и другие общие или неврологические обследования, как указано .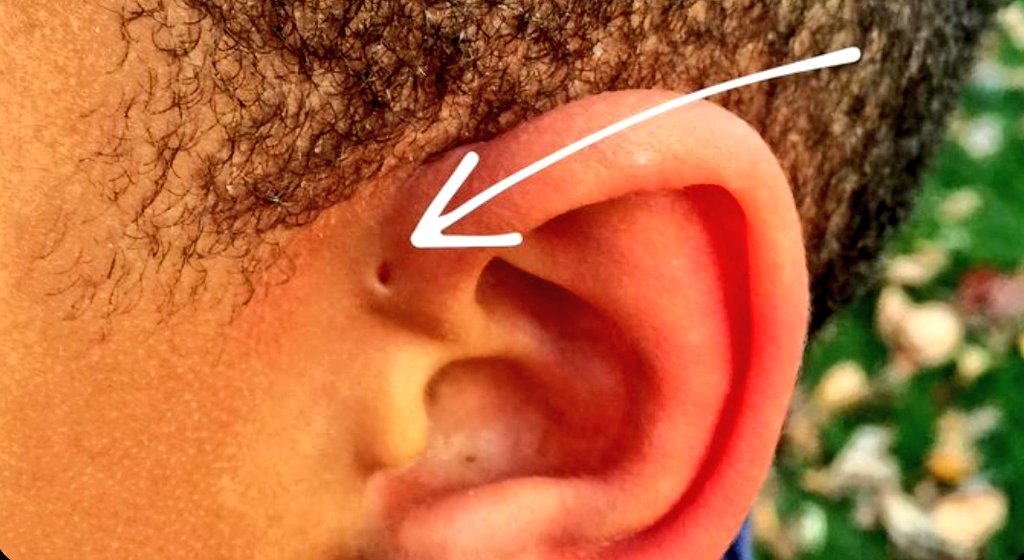
Обратите внимание на любые постоянные пирсинг и удалите их все, особенно в областях перихондрита, целлюлита или абсцесса или вблизи них. .
ВАЖНО: Если симптомы и признаки легкие и затрагивают как ушные раковины, так и нос, возможно, вы имеете дело с рецидивирующим полихондритом , который является аутоиммунным заболеванием, поражающим хрящ, а не инфекционным состоянием.
НЕМЕДЛЕННОЕ И НОЧНОЕ ЛЕЧЕНИЕ
Пациенты без признаков образования абсцесса:
Микробиологические мазки ушной раковины, любого внешнего отита и статуса MRSA
Испытание с использованием системных и местных антибиотиков быть хорошей отправной точкой
Самым частым возбудителем перихондрита ушной раковины является Pseudomonas aeruginosa ; при целлюлите ушной раковины это может быть Staphylococcus aureus или другие кожные организмы
Если вы хотите использовать фторхиниолон для лечения псевдомонадной инфекции, обратитесь к микробиологу или проконсультируйтесь с местными руководящими принципами: системное применение фторхинолона связано с высокой частотой вторичный Clostridium difficile ; альтернативы включают коамоксиклав, тазобактам / пиперациллин или клиндамицин
Пероральные фторхинолоны и макролиды обладают хорошей биодоступностью при пероральном приеме, поэтому внутривенная терапия не показана, если у пациента рвота или сонливость
Крем с фузидовой кислотой для местного применения может помочь в лечении стафилококка Инфекция
Хорошая анальгезия
Если применимо, контроль уровня сахара в крови или уход за больными с обратным барьером
Если есть сепсис, необходимо сделать посев крови: запомните свой Sepsis Six
Пациенты с абсцессом или некрозом тканей:
Все вышеперечисленное
Обсуждение с регистратором ЛОР
Нет перорально до принятия решения об операции
Внутривенный доступ, FBC, U&E, CRP , Coag / INR
Если нет проблем с черепной композицией Такие заболевания, как абсцесс головного мозга, КТ не показаны.
ДОПОЛНИТЕЛЬНОЕ ВЕДЕНИЕ
Пациенты, которые хорошо реагируют на пероральные или внутривенные антибиотики, должны рассматриваться как амбулаторные пациенты. Любой пирсинг не следует заменять до тех пор, пока не пройдет разумный интервал и не будет устранена грубая деформация. Пациентам следует сообщить, что проколы хряща представляют собой высокий риск тяжелых инфекций.
Пациентам, которым требуется дренирование абсцесса, необходимо будет регулярно переупаковывать / перевязывать рану в амбулаторных условиях до заживления вторичным натяжением.Косметические деформации могут возникнуть или остаться после операции. Иногда для восстановления серьезных деформаций ушной раковины может потребоваться направление к специалисту по пластической хирургии.
СПИСОК ЛИТЕРАТУРЫ
Перихондрит ушной раковины: анализ 114 случаев
Транскартильный прокол уха и инфекционные осложнения: систематический обзор и критический анализ результатов
Последний раз просмотр страницы: 15 декабря 2019
Лечение перихондрита
Перихондрит представляет собой инфекцию внутри кожи и более глубоких тканей вокруг хряща наружного уха. Хрящ — это гибкий материал, который придает внешнему уху и носу узнаваемую форму. Он имеет тонкий слой или мембрану вокруг него, называемую надхрящницей. Это снабжает хрящ кислородом и питательными веществами, поддерживая его здоровье и помогая ему расти. Иногда повреждается надхрящница. Нижележащий хрящ может покрыться рубцами. Рубцовый участок может сократиться, а ухо деформироваться.
Хрящ — это гибкий материал, который придает внешнему уху и носу узнаваемую форму. Он имеет тонкий слой или мембрану вокруг него, называемую надхрящницей. Это снабжает хрящ кислородом и питательными веществами, поддерживая его здоровье и помогая ему расти. Иногда повреждается надхрящница. Нижележащий хрящ может покрыться рубцами. Рубцовый участок может сократиться, а ухо деформироваться.
Прокалывание ушей — одна из самых частых причин перихондрита. Другие причины включают хирургическое вмешательство на ухе и контактные виды спорта.Для лечения этого состояния используются антибиотики. Их можно принимать внутрь в виде таблеток, жидкости или капельно. Если кто-то очень плохо себя чувствует или не может принимать таблетки, ему, скорее всего, сделают инъекцию. В вену вводят внутривенную канюлю и вводят антибиотики.
Если в ухе образовался абсцесс, возможно, его необходимо дренировать. Абсцесс — это скопление гноя в мешочке. Скорее всего, потребуется дренаж. Без этого антибиотики вряд ли подействуют самостоятельно.
Если есть омертвевшие ткани, такие как кожа или хрящ, возможно, их необходимо удалить. Это хирургический процесс, называемый санацией раны. Будет ли у человека все хорошо, зависит от того, как скоро и насколько хорошо вылечится инфекция. Если лечение задерживается или используются неподходящие антибиотики, инфекция может распространиться и повредить ткани. Если лечение начато рано и болезнь не зашла слишком далеко, ожидается полное выздоровление. Если хрящ уха поражен инфекцией, вероятно, потребуется более интенсивное лечение.
Одним из осложнений этого состояния является то, что при поражении хряща уха может потребоваться пластическая операция. Возможно, это единственный способ восстановить форму.
Это состояние можно предотвратить, не прокалывая хрящ уха. Вместо этого безопаснее просто проколоть мочку уха. К сожалению, пирсинг хряща становится все более популярным. В результате в последние годы увеличилось количество случаев хондритов и перихондритов.
Перихондрит ушной раковины: причины, симптомы и лечение
Перихондрит ушной раковины: причины, симптомы и лечение
по
админ |
21 авг. 2019 г. |
Причины, симптомы и лечение |
2019 г. |
Причины, симптомы и лечение |
Перихондрит ушной раковины: причины, симптомы и лечение
Ушной перихондрит — это инфекция уха, которая возникает в ткани, охватывающей хрящевую часть наружного уха, называемую надхрящницей.Его часто называют перихондритом ушной раковины, поскольку есть видимые симптомы, такие как бледно-красный цвет уха, чувство боли или воспаления в ушной раковине (или ушной раковине). Без надлежащего и своевременного лечения это может вызвать серьезное воспаление уха, которое может привести к необратимым изменениям. в косметическом виде (обычно называется уха цветной капусты).
Причины перихондрита ушной раковины
Аурикулярный перихондрит возникает в результате инфекции мочки уха или напряжения надхрящницы, вызванной —
- Прокол ушей, особенно в области хряща
- Спортивные травмы
- Травма после операции на ухе
- Укусы насекомых
- Бернс
- Порезы и раны в ухе
- Неадекватное лечение сохраняющегося наружного отита или уха пловца
- Аутоиммунное заболевание
- Фурункул на ухе
- Травма головы
- Иглоукалывание
Острый перихондрит может привести к инфицированию хряща, называемому хондритом, которое приводит к серьезным повреждениям структуры уха.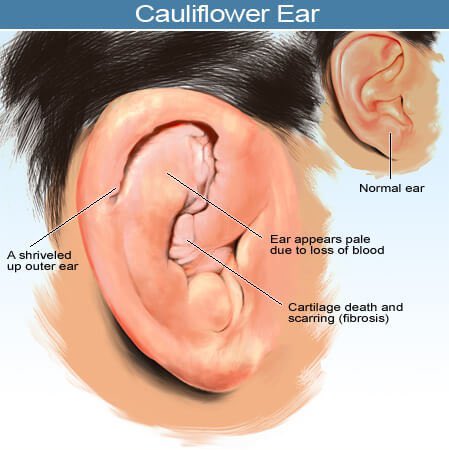
Симптомы перихондрита ушной раковины
Любой из следующих симптомов может преобладать в ухе —
- Покраснение
- Набухание
- Боль
- Выделение жидкости или образование гноя
В тяжелых случаях может возникнуть лихорадка и деформация структуры уха.
В случае рецидива перихондрита могут быть другие сопутствующие симптомы, такие как головокружение (головокружение), шум в ушах (звон в ушах), инфекция среднего уха, внезапная потеря слуха, нарушение равновесия, вялый вид или дренаж в ушах. уши.
Лечение перихондрита ушной раковины
Подход, выбранный для лечения, основан на физическом осмотре ушей и степени инфекции. К различным методам лечения относятся:
- Введение антибиотиков — ЛОР-врачи назначают пероральные антибиотики и кортикостероиды для лечения инфицированной ушной раковины. В случае сильной инфекции можно вводить антибиотики через внутривенные (IV) жидкости.
 Выбор антибиотика зависит от серьезности инфекции и типа бактерий, которые ее вызывают.Перихондрит, вызванный аутоиммунным заболеванием, лечится стероидными лекарствами, чтобы подавить иммунный ответ от заражения хряща уха.
Выбор антибиотика зависит от серьезности инфекции и типа бактерий, которые ее вызывают.Перихондрит, вызванный аутоиммунным заболеванием, лечится стероидными лекарствами, чтобы подавить иммунный ответ от заражения хряща уха. - Удаление вредных посторонних предметов Специалисты -ENT могут выбрать удаление посторонних предметов, таких как сережки или занозы, которые вызывают инфекцию.
- Теплый компресс и хирургический дренаж — Может быть полезно приложить теплый компресс к пораженной части уха. В случае, если эта инфекция вызывает образование абсцесса из-за скопления гноя, ЛОР-врачи могут хирургическим путем дренировать гной, сделав надрез для восстановления кровообращения в ушном хряще.Небольшой дренаж обычно ставится на несколько дней, чтобы удалить скопление гноя. Кроме того, хирурги могут подшить надхрящницу к хрящу, чтобы ускорить заживление и предотвратить деформации структуры уха. Антибиотики назначают после операции, чтобы предотвратить рецидив инфекции.

Пластическая операция может быть неизбежна, если перихондрит очень серьезен, вызывая повреждение и деформацию структуры уха. Хирургия ушей в Коимбаторе хорошо известна для лечения таких сложных случаев, когда после удаления поврежденной части ухо косметически реконструируется пластическим хирургом, чтобы придать ему нормальный вид.
- Облегчение болеутоляющими -Пациентам, страдающим перихондритом, могут быть назначены обезболивающие, чтобы облегчить боль в ушах и уменьшить покраснение и отек.
Перихондрит часто длится долго и, как известно, рецидивирует без надлежащей диагностики и лечения. Это также может вызвать необратимое поражение ушей. Лечение ЭНТ в Коимбаторе известно своим лечением от этой сложной инфекции.
Профилактика перихондрита ушной раковины
Избегая прокола уха через хрящ, ушной перихондрит можно легко предотвратить.Скорее, пирсинг мочки уха может быть лучшей альтернативой.

 Вам будет поставлен точный диагноз и врач сможет подобрать самое эффективное лечение и уход, на основании большого количества индивидуальных параметров вашей кожи.
Вам будет поставлен точный диагноз и врач сможет подобрать самое эффективное лечение и уход, на основании большого количества индивидуальных параметров вашей кожи. 

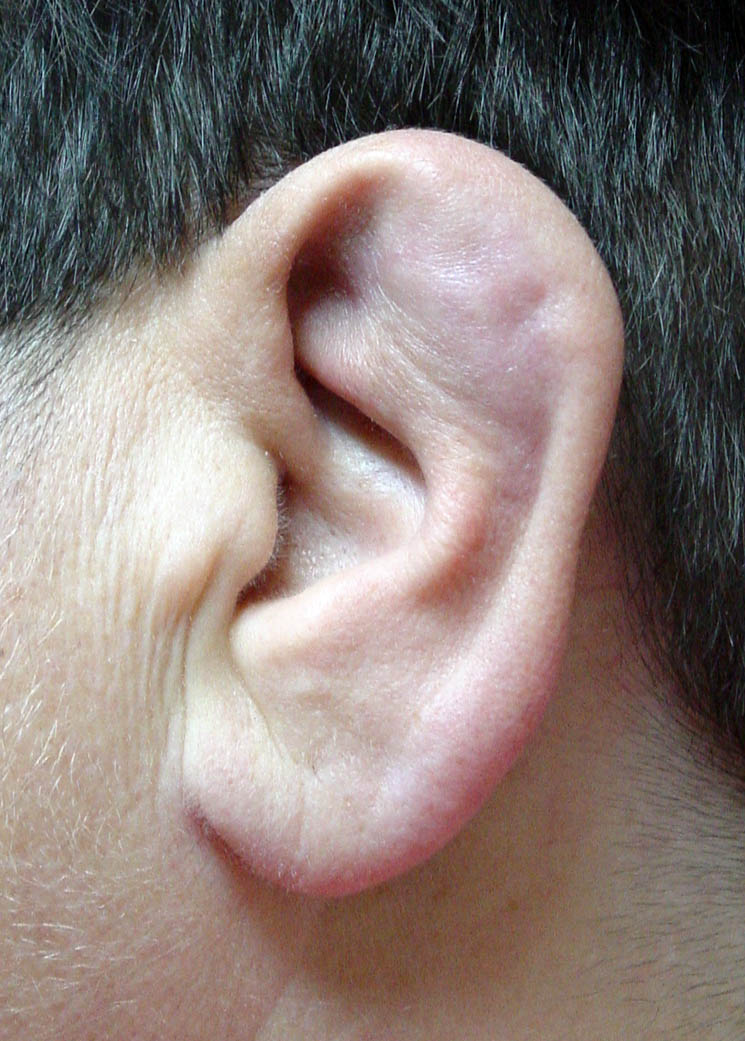

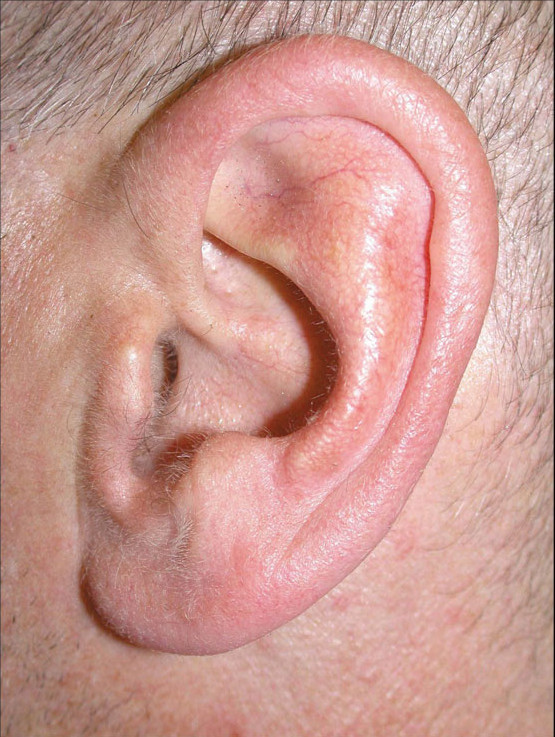 ЛОР: Ухо, нос и горло Журнал 93.2 (2014). (PMID: 24526489)
ЛОР: Ухо, нос и горло Журнал 93.2 (2014). (PMID: 24526489) 3 (1995): 493-495. (PMID: 7870459)
3 (1995): 493-495. (PMID: 7870459) Если антибиотиков и стероидов будет недостаточно, инфекция может застрять между надхрящницей и хрящом.В этой ситуации доктор Джейкоб может разрезать и дренировать такие скопления жидкости, подчеркивая, что для лечения этого состояния может потребоваться как медицинский, так и хирургический опыт. Если заболевание носит аутоиммунный характер (рецидивирующий полихондрит), соответствующее направление к ревматологам не вызывает затруднений.
Если антибиотиков и стероидов будет недостаточно, инфекция может застрять между надхрящницей и хрящом.В этой ситуации доктор Джейкоб может разрезать и дренировать такие скопления жидкости, подчеркивая, что для лечения этого состояния может потребоваться как медицинский, так и хирургический опыт. Если заболевание носит аутоиммунный характер (рецидивирующий полихондрит), соответствующее направление к ревматологам не вызывает затруднений.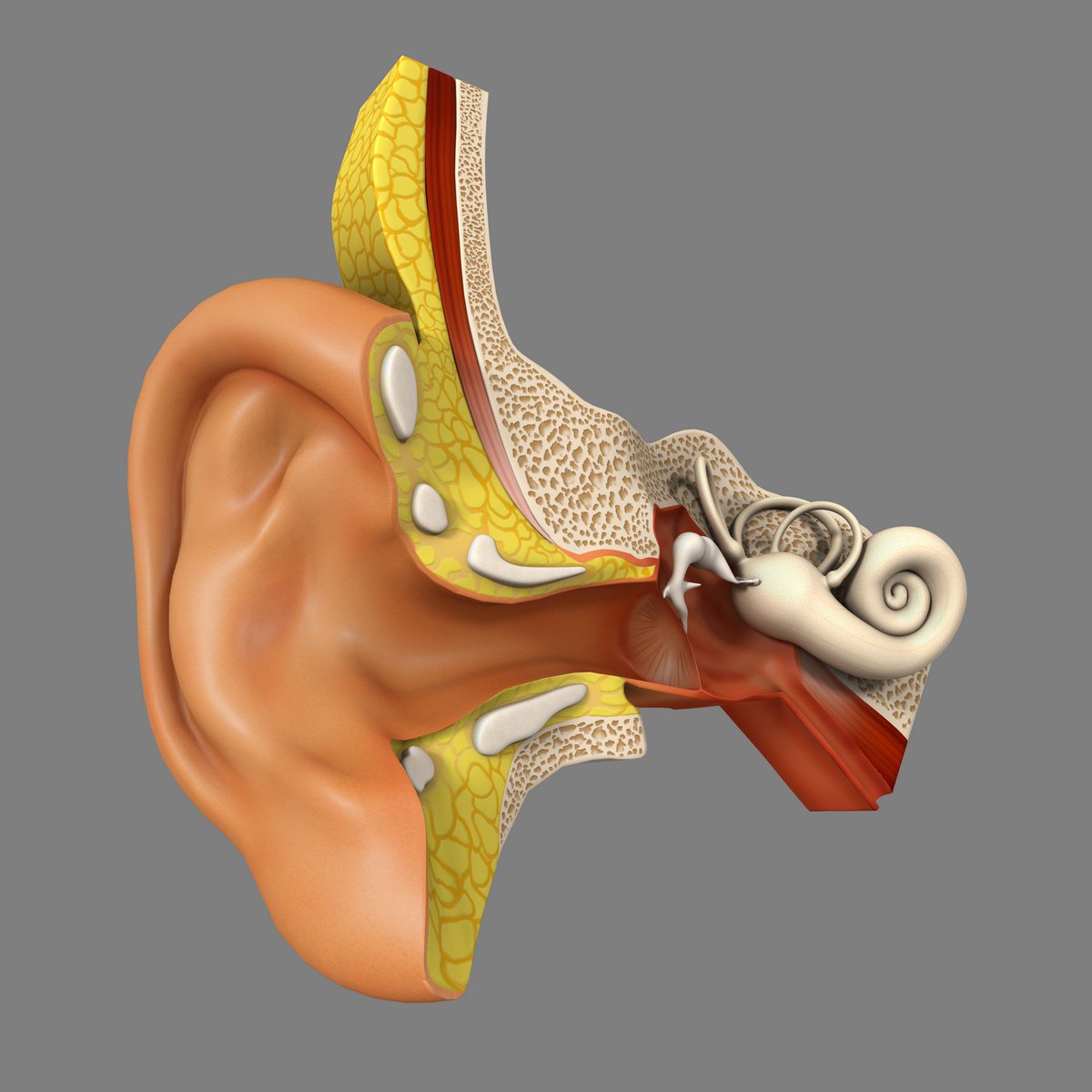 Выбор антибиотика зависит от серьезности инфекции и типа бактерий, которые ее вызывают.Перихондрит, вызванный аутоиммунным заболеванием, лечится стероидными лекарствами, чтобы подавить иммунный ответ от заражения хряща уха.
Выбор антибиотика зависит от серьезности инфекции и типа бактерий, которые ее вызывают.Перихондрит, вызванный аутоиммунным заболеванием, лечится стероидными лекарствами, чтобы подавить иммунный ответ от заражения хряща уха.