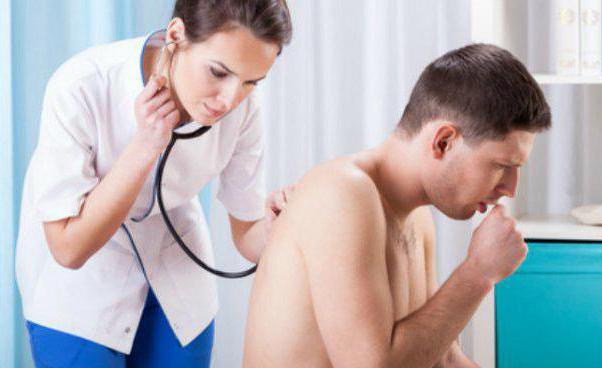
Лечим мокрый кашель быстро и эффективно

С помощью мокрого кашля организм избавляется от инфекции в органах дыхания. Выделение мокроты – это способ выведения бактерий из гортани, бронхов и лёгких, поэтому такой кашель – это только признак заболевания. Каковы пути возникновения недуга и как лечить мокрый кашель?
Разновидности симптома болезни


Лечение мокрого кашля у взрослых предполагает определение его вида. На основе длительности недомогания выделяют следующие разновидности:
1. Острый. Возникает как симптом инфекционного заболевания, вследствие попадания инородного тела в дыхательные пути или вдыхания химических и токсических веществ. Длительность – не более 3 недель.
2. Хронический. К причинам этого вида кашля относятся болезни легких и бронхов, накопления слизи в дыхательных путях. Такой кашель длится от 3 недель.
После определения вида выявляют причины недомогания – это помогает понять, как лечить влажный кашель.
Причины появления
Лечение мокрого кашля следует начинать с правильного выявления спровоцировавших его причин. Наличие кашлевого рефлекса является признаком развития нескольких заболеваний – как легко поддающихся лечению, так и более серьёзных патологий.
Среди причин влажного кашля у взрослого встречаются следующие болезни:
1. ОРЗ и ОРВИ – это самые распространённые причины возникновения бактерий и мокроты в организме.
2. Синусит, ринит, гайморит. Об этих патологиях свидетельствует кашель ночью или после пробуждения.

3. Бронхит, воспаление лёгких. Бронхиальный секрет помогает организму избавиться от бактерий. Если правильно лечить бронхит, не допуская перехода заболевания в более тяжёлую форму, то кашель пройдёт вместе с бронхитом.
4. Аллергическая реакция. Кашель с мокротой – обычное явление при попадании в дыхательные пути аллергенов – органических или химических веществ, вызывающих воспаление. Аллергические процессы могут носить и сезонный характер, при этом очень важно отличить их от ОРВИ.
5. Отёк легких, при котором в альвеолы попадает плазма крови.
6. Сердечная недостаточность. Кашель с мокротой – нередкое явление при нарушении работы сердечной мышцы.
7. Коклюш. При этом заболевании кашлевой синдром носит затяжной, приступообразный характер.
8. Туберкулез. Эту патологию сопровождает наличие в мокроте капелек крови, заметные при откашливании.
9. Переохлаждение. В этой ситуации пациент страдает от повышения температуры тела.
10. Неблагоприятные производственные условия. Пыль и частицы вредных веществ могут попадать в дыхательные пути, при этом при помощи защитных средств не всегда удаётся избежать кашлевого синдрома.
Как правило, определить природу возникновения и правильно вылечить влажный кашель сможет только врач. Особенно важна врачебная помощь в случае, когда кашлевой синдром при ОРВИ и ОРЗ беспокоит дольше двух недель – возможно, он является признаком более тяжёлого заболевания.
Симптомы опасного положения
Существует ряд признаков, по которым можно определить, что пациенту требуется срочное обращение к специалисту. Ситуация становится опасной в следующих случаях:
· температура 37,5-38 ºС держится дольше недели, а 38 ºС – дольше трёх дней;
· пациент теряет вес, обильно потеет, жалуется на отсутствие аппетита;
· приступы возникают внезапно и не проходят дольше часа;
· мокрота становится более вязкой и обильной;
· в слизи наблюдаются кровь и гной.
В поликлинике пациента направят на сдачу анализов, что позволит выяснить возможные предпосылки патологии и степень её тяжести. Обследование также включает в себя флюорографию и прослушивание органов дыхания на наличие хрипов. Дополнительно у пациента могут взять мазок из гортани.
Лечение патологии
После обнаружения причин следует приступать к избавлению от симптома болезни. Существуют разные способы лечения – от современных медицинских препаратов до традиционных рецептов, проверенных временем. Как вылечить мокрый кашель, чтобы недуг не беспокоил снова и снова?
Традиционные методы
Традиционные и знакомые с детства методы становятся менее популярными, но от этого они не теряют своей эффективности. К наиболее действенным средствам, избавляющим от кашлевого синдрома, относятся горчичники и банки. Горчичники применяются для лечения влажного кашля без температуры, так как этот метод способствует ещё большему нагреванию тела. Также противопоказаниями являются повышенная чувствительность организма, опухоли, астма, псориаз.

Горчичники нужно смочить в тёплой (40-45°) воде и приложить на область грудины чуть ниже лопаток и молочных желез. Сверху необходимо положить полотенце и накрыть пациента пледом. Для лечения влажного кашля у взрослых держать горчичники рекомендуется не больше 15 минут, у детей – не более 7 минут. После процедуры кожу следует вытереть полотенцем и снова укутать пациента.
Ещё одной эффективной процедурой, с помощью которой можно лечить кашель без температуры – это лечение банками. При применении стеклянных банок требуется иметь дело с огнём. Современный аналог традиционных банок – банки вакуумные. Их можно поставить простым нажатием руки.
Процедуру проводить следующим образом:
1. Банки осматривают на целостность и избавляются от треснувших или имеющих другие дефекты.
2. Банки моют горячей водой с мылом.
3. Пациента укладывают вниз животом на твёрдую поверхность и смазывают его спину кремом.
4. На металлическую спицу накручивают вату, смачивают её спиртом, встряхивают и поджигают.
5. Внутрь медицинской банки помещают горящую спицу на 2 секунды.
6. Банку помещают на спину.
7. После размещения всех банок пациента укутывают тёплым одеялом.
8. Банку снимают, слегка наклонив её в сторону – это поможет пропустить воздух внутрь и снять банку.
Время проведения процедуры – примерно 30 минут.
Внимание! Ставить банки на область позвоночника строго противопоказано.
Также противопоказаниями к использованию банок являются повышение температуры, туберкулез, онкология и инфекционные кожные заболевания.
Медикаментозное лечение
Приверженцы медикаментозных препаратов также могут найти подходящий способ остановить кашель. Лечение «продуктивной» формы недуга проходит с помощью отхаркивающих и разжижающих мокроту средств. Поэтому лечить влажный кашель препаратами от сухого противопоказано: они препятствуют кашлевому рефлексу и не позволяют слизи выйти из дыхательных путей. Подобное лечение бесполезно: мокрота и бактерии задерживаются в организме, а это значит, что воспаление будет только прогрессировать.


Полезно использовать средства, состав которых включает следующие растительные вещества:
· чабрец;
· имбирь;
· подорожник;
· солодка
· сенега;
· алтей;
· примула.
В аптеке следует уточнить, для какого вида кашля будет использоваться средство. Муколитические препараты – это лекарства, которые разжижают и выводят мокроту. К этой категории медикаментов относятся:
· Амбробене;
· АЦЦ;
· Мукосол;
· Бромгескин;
· Мукобене;
· Амбробене;
Эти средства применяют, если мокрота вязкая и густая. Если же бронхиальный секрет жидкий, то необходимо вывести его из дыхательных путей. Для этого используют средства отхаркивающего действия:
· Мукалтин;
· Трависил;
· Раствор или порошок гидрокарбоната натрия;
· Пектусин;
· Доктор МОМ;
· Лазолван;
· Бронхикум;
· Стоптуссин.
Большинство вышеперечисленных препаратов представлены в разных формах – таблетки, мази, сиропы.
Существуют отхаркивающие средства на основе растительных компонентов, в состав которых входят также и синтетические вещества. Многие препараты сочетают в себе свойства как муколитических, так и отхаркивающих средств, за счёт чего они обладают двойным действием. Лечить мокрый кашель у взрослых полезно и с помощью гомеопатических мазей – нанесённый на каожу состав проникает в кровь, разогревая и оздоравливая организм.
Народные рецепты
Народная медицина также прекрасно избавляет от мокрого кашля у взрослых. Проверенные не одним поколением рецепты способны вылечить кашель в домашних условиях. При этом народные средства от мокрого кашля будут стоить минимальных затрат.
Недомогание можно вылечить с помощью следующих рецептов:
1. Самый популярный и знакомый способ: смешать горячее молоко с мёдом и сливочным маслом. Также в молоке можно сварить луковицу и зубчик чеснока, вынуть их и добавить ложку мёда. Пить такое средство нужно по 1 ст.л. каждый час.
2. Сварить 1-2 плода инжира в 200 мл молока в течение 15-20 минут. Отвар принимать горячим 2 раза в день.

3. Залить 2 ч.л. льняных семян 250 мл воды. Варить 10 минут. Добавить мёд и пить в течение суток.
Избавиться от мокроты помогут следующие травяные отвары и настои:
1. Отвар подорожника – принимать 3 раза в день за 20-30 минут до еды по 1/3 стакана.
2. Принимать внутрь после еды отвар ромашки – это растение обладает противовоспалительным эффектом и успокаивающим действием.
3. 1 ст.л. шалфея залить 250 мл кипятка. Настоять 20 минут, процедить и добавить немного мёда. Средство пить тёплым около 4 раз в день.
4. Смесь половины стакана почек березы со стаканом липового цвета залить стаканом воды и варить около 5 минут. Средство процедить, остудить, добавить 1 ч. л. мёда. Выпить в течение дня за 4 приёма.
Мокрый кашель у взрослого устраняется с помощью обычных лука и чеснока. Их нужно нарезать и вдыхать пары несколько раз в день.
Избавиться от мокроты поможет и вдыхание паров картофеля – они смягчают и увлажняют слизь. Кастрюлю с картофелем нужно завернуть в полотенце, а пациенту следует накрыться одеялом. Длительность процедуры составляет 5-7 минут.
Народная медицина – это хорошее дополнение к основному лечению. Пользуясь её методами, важно быть особенно внимательным к своему здоровью. Если состояние ухудшается, то нужно принимать более серьёзные меры.
Профилактика: как оставаться здоровым
Средства от влажного кашля отличаются большим разнообразием и степенью эффективности. Однако важно помнить – чтобы не допустить появления неприятного недуга стоит соблюдать простые профилактические меры:
1. Чаще проветривать помещение. Если кашель уже начался, то сухой и горячий воздух будет только способствовать застою слизи.
2. Отказаться от курения и избегать пассивной формы вдыхания табачного дыма.
3. Регулярно проводить влажную уборку.
4. Одеваться по погоде и избегать переохлаждения.
5. Быть осторожным в период сезонных эпидемий – избегать длительного нахождения в людных местах.


В любом случае, пациентам не рекомендуется заниматься самолечением, особенно, если недомогание принимает всё более серьёзные формы. Безобидный и часто встречающийся кашлевой рефлекс может быть симптом серьёзных болезней. Выбирать правильную стратегию терапии и определять, чем лечить мокрый кашель, должен специалист.
Кашель с мокротой без температуры у взрослого
Очищение дыхательных путей от мокроты — это естественный, защитный механизм организма, которым является мокрый кашель. По сравнению с сухим, мокрый кашель более лояльный, так как он способствует отхождению мокроты из лёгких. Но и с его лечением нужно не затягивать, потому, что он раздражает слизистую, приносит неудобства и с осложнениями лечить его будет гораздо сложнее. С мокрым кашлем бороться гораздо проще, потому как все бактерии и инфекции выходят вместе с мокротой. Выздоровление больного происходит быстрее, чем при сухом кашле. Необходимо только правильно подобрать медикаменты для лечения.
Причины возникновения сильного кашля с мокротой
Причинами появления мокрого кашля бывают различные простудные и респираторные заболевания. Также мокрый кашель может появиться в результате таких тяжёлых болезней, как хронический бронхит, пневмония, астма, туберкулёз, и др.
При трахеите или бронхите мокроты при кашле будут обильные. Когда отхаркиваемая слизь имеет ржавую окраску, это может быть начало развивающейся пневмонии. При туберкулёзе в слизи могут присутствовать кровавые, красные прожилки. При бронхиальной астме отходящие мокроты вязкие и стеклообразные. Мокрота с гноем, имеющая неприятный запах бывает при бронхоэктазе или абсцессе. Поэтому никогда нельзя оставлять это без внимания.
Перед лечением мокрого кашля нужно обязательно пройти обследование и проконсультироваться с доктором!
Симптомы
Мокрый кашель проявляется совместно с такими симптомами:
- Иногда повышается температура тела до тридцати восьми градусов и выше.
- Мучительные приступы кашля ночью.
- Мокрота отходит со слизью.
- Боли в области лопаток и груди.
- Появление хрипов.
- Отдышка без видимой причины.
- Может быть потеря аппетита.
Виды отделяемой мокроты при влажном кашле
Возможные осложнения
При сильных и длительных приступах кашля бывает бессонница, рвота, непроизвольное мочеиспускание, дефекация. При хронических осложнениях, образование тазовой или брюшной грыжи. С уменьшением притока крови к мозгу, обмороки.
Лечение
Какие пить лекарства от влажного кашля (отхаркивающие и противокашлевые препараты)
Прежде всего, нужно знать причину кашля. Если вы её не знаете, следует обратиться к терапевту.
Препараты от мокрого кашля у взрослых, направлены на разжижение мокроты и усиление отхаркивающего эффекта:

Цена от 150 р.
- Это различные противокашлевые и муколитические лекарственные препараты. А именно: Мукосол, Мукобене, Амбролан, АЦЦ;
- Также используют сиропы, которые разжижают мокроту и выводят её. Лазолван, Амбробене и др;
- существует ряд отхаркивающих лекарственных препаратов, которые помогут вам в борьбе с кашлем. Таблетки Трависил, Мукалтин, Стоптуссин. Сиропы Бронхикум, Амтерсол;
- Наиболее щадящий метод борьбы с мокрым кашлем, это ингаляции. При вдыхании лечебного пара происходит стимуляция отхаркивания и разжижение мокроты. Есть приспособление для ингаляций, которое называется Небулайзер. С помощью него можно лечить мокрый кашель дома. Небулайзер направляет паровой поток в органы дыхания, чем способствует их лечению. Пациент сам может регулировать продолжительность процедуры по мере необходимости;
- Если кашель вызван пневмонией или бронхитом, доктор назначает антибиотики.
Антибиотики принимайте только по назначению врача.
Как лечить мокрый кашель эффективными народными средствами –
Испокон веков люди, которые совершенно не знали про различные химические медикаменты, пользовались травами, настойками, компрессами и другими полезными средствами. И такое лечение было довольно эффективным и действенным.
- Измельчаете большую луковицу, к измельчённой массе прибавляете сахар, чтобы получилась густая консистенция. Отжимаете всё через марлю. Полученный сироп нужно принимать по одной столовой ложке три раза в день.
Не используйте это средство при сахарном диабете и гастрите.
- У редьки средних размеров срезается верхушка, и делается углубление внутрь корнеплода. Затем в проделанное отверстие наливается любой натуральный жидкий мёд. Закрываете всё это верхушкой от редьки, которую вы вначале срезали и настаиваете сутки. Когда лекарственное средство настоится, следует его принимать по три столовые ложки в день за час до еды.
- Две столовые ложки сухих цветков календулы залейте 200 мл кипятка. Накройте крышечкой, укутайте плотной тканью и пусть настоится полчаса. Отвар принимайте три раза в день по две столовые ложки перед едой.
- Мелко нарежьте несколько зубьев чеснока, залейте молоком и пять минут прокипятите. Пейте по столовой ложке три-четыре раза в день.
- Очень хорошее средство для лечения кашля – барсучий жир, который растапливают на водяной бане и употребляют его, смешав с ложкой мёда, на голодный желудок.
- В стакане молока отвариваете две натёртые луковицы. Настаиваете отвар три часа и процеживаете. Принимаете по одной столовой ложке каждые три часа.
- Настоящим помощником, при мокром кашле, вам станет козье молоко, которое следует пить тёплым, мелкими глотками по 200 мл, три раза в день. Обволакивая воспалённую слизистую оболочку, оно уменьшает кашель. Козье молоко давно было известно как лечебное средство при кашле и простудах.
- В стакан тёплого молока добавляем половину чайной ложечки соды, одну чайную ложку мёда и немного сливочного масла. Пить нужно мелкими глоточками два раза в день по половине стакана.
Эта смесь не должна быть горячей. Её просто нужно немного подогреть.
- Смешайте в равных частях мёд с ягодами калины, которые перед этим проварите пять минут и протрите сквозь сито. Полученный лекарственный состав принимайте перед едой по чайной ложечке.
Этот рецепт не рекомендуется при беременности.
- При мокром кашле очень полезно пить чай из малины. Притом не только из ягод. Помощниками в лечении этого недуга могут стать её листья, стебли и корни. Отвары из малины выведут мокроту и смягчат слизистую.
Лечение гнойной ангины у детей антибиотиками и народными средствами
Лекарства от сухого кашля для детей представлены в этой статье.
Лечение фарингита у взрослых в домашних условиях //drlor.online/zabolevaniya/gortani-glotki-bronxov/faringit/kak-lechit-v-domashnix-usloviyax.html
Что можно принимать для профилактики
- В первую очередь укрепляйте свой иммунитет, потому как влажный кашель является симптомом заболевания.
- Прогулки на свежем воздухе не менее получаса в день.
- Контрастный душ, обливание холодной водой, закаливание.
- В холодный период увлажнение воздуха в помещении.
- Для поддержания иммунитета, особенно зимой, нужно пропивать курс витаминов.
- В период эпидемий ОРВИ избегайте места, где скапливается большое количество людей. По необходимости вакцинируйтесь от гриппа.
- Старайтесь избегать переохлаждений.
При первых проявлениях заболевания обязательно посетите доктора. Только квалифицированный специалист сможет вам правильно поставить диагноз.
Видео
Выводы
Мокрый кашель как симптом заболевания, можно вылечить как медикаментозными, так и народными средствами. Важно сначала найти причину, болезнь при которой появился этот неприятный симптом. Точно определить диагноз может только лечащий врач, и назначить лечение. Точные дозировки лекарств написаны на упаковке, а схему применения доктор определяет индивидуально. Народные рецепты от кашля никогда не будут лишними и только облегчат состояние больного. И если причина мокрого кашля не в тяжёлой болезни, при которой нужно применять антибиотики, то чаще лечение народными методами может полностью излечить недуг. Помните, что при мокром кашле не рекомендуется постельный режим! Нужно ходить, двигаться, чтобы мокроты не застаивались. И если нет температуры, то можно выходить и гулять на свежем воздухе. Про приступы сухого кашля и методах его лечения узнайте по ссылке.
Влажный кашель с мокротой: самодиагностика и принципы лечения

Влажный кашель – распространенный симптом, сопровождающий большинство инфекционных заболеваний ЛОР-органов. Он возникает в результате необходимости удаления мокроты из организма. Влажный кашель называется также продуктивным. Это связано с тем, что он справляется со своими функциями и излишки секрета покидают дыхательные пути.
Внимание! Если кашель с мокротой длится не более 5 дней, не носит приступообразного характера и не причиняет пациенту сильно выраженного дискомфорта, не имеет смысла применять противокашлевые препараты.
Почему возникает влажный кашель?
Причина в образовании излишней мокроты в дыхательных путях. Это может быть следствием нарушения ее оттока, аллергии или иммунной реакции на инфекционного агента. 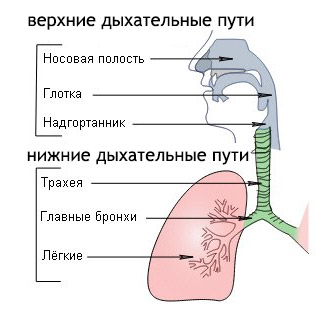 Влажный секрет воздействует на гортань или бронхи. В результате сигнал по нервным окончаниям передается в так называемый кашлевый центр в мозге. Оттуда приходит обратный сигнал, который, в свою очередь, вызывает кашель.
Влажный секрет воздействует на гортань или бронхи. В результате сигнал по нервным окончаниям передается в так называемый кашлевый центр в мозге. Оттуда приходит обратный сигнал, который, в свою очередь, вызывает кашель.
Мокрота удаляется, снижается ее давление на нервные окончания. По мере ее накопления цикл повторяется. Мокрота может не только образовываться в нижних дыхательных путях, но и стекать вниз из околоносовых пазух.
Какие заболевания приводят к развитию влажного кашля?
К основным причинам можно отнести:
- Бронхит. Болезнь поражает бронхи, ее отличительным признаком является кашель, длящейся несколько недель. Бронхит легко приобретает хронический характер и требует комплексного лечения.
- Синусит. Воспаление околоносовых пазух также часто приводит к мокрому кашлю. Обычно перед ним пациента беспокоит насморк, частым симптомом также является головная боль. Традиционные средства от кашля тут не помогут, поскольку слизь образуется не в горле в синусах носа.
- Воспаление легких (пневмония). Это тяжелое заболевание, чаще всего требующее госпитализации. Оно сопровождается болью за грудиной, одышкой.
- Тонзиллит (ангина). Заболевание представляет собой воспаление миндалин. Патоген попадает на их поверхность в результате заражение или присутствует там в составе нормальной микрофлоры. Ангина сопровождается болью при глотании, интоксикацией, мигренью.
- Аллергия. Причиной являются вещества, не представляющие серьезную опасность сами по себе – пыльца, духи, пудра. Но при контакте со слизистой дыхательных путей оно вызывает ту же реакцию иммунной системы, что и инфекционный агент. При аллергии характерным является кашель с мокротой без температуры, выделения обычно обильные, водянистые. Наряду с этими симптомами наблюдается ринит, чихание.

- Застойная сердечная недостаточность. Во время заболевания в бронхах скапливает секрет в результате нарушения водно-солевого баланса. Он и провоцирует сильный мокрый кашель. Для заболевания характерны отеки, приступы астмы, одышка.
- Сердечная астма. В мокроте может присутствовать кровь. Причиной заболевания является сердечная недостаточность. Как и при бронхиальной астме, для него характерны ночные приступы, сопровождающиеся страхом, паникой, учащением пульса.
- Абсцесс легких. Очень опасное заболевание, способное привести к сепсису (заражению крови) и даже смерти больного. В результате действия инфекционного агента в полости легких образуются очаги гнойного воспаления. Кашель сопровождается отделением большого количества мокроты с неприятным запахом.
- Саркоидоз легких. Злокачественное заболевание, затрагивающее лимфатическую и железистую ткань органов. Причины его возникновения до конца не выяснены. Как отмечается в Диагностическом справочнике терапевта (авторы – А.А. Чиркин, А.Н. Окороков и др.), “большую патогенетическую роль играют нарушения системы иммунитета”. Кашель с мокротой появляется на второй стадии заболевания, и может сопровождаться слабостью, одышкой, хрипами.
Элементы самодиагностики – виды влажного кашля
Симптом можно разделить на следующие группы в зависимости от его течения и характера отделяемой мокроты:
- Секрет жидкий прозрачный. Кашель сопровождается признаками аллергии. Состояние больного удовлетворительно.
 В таком случае его называют аллергическим.
В таком случае его называют аллергическим. - Мокрота с кровью. Состояние пациента удовлетворительное или плохое. Он может жаловаться на слабость, депрессию, мрачные мысли. Кашель принято называть кровохарканьем, он может быть симптомом опасных заболеваний и требует скорейшей консультации врача.
- Мокрота густая со сгустками гноя. Такой кашель чаще всего является признаком инфекционного процесса и называется гнойным. Определить причину болезни и назначить адекватное лечение под силу только специалисту. Цвет мокроты может варьироваться. Это связано с тем, сколько времени гной и слизь находились в организме до отделения. Желтая мокрота при кашле говорит о наличии в очаге воспаления гноеродных микроорганизмов. Зеленая мокрота – отличительный признак застойных явлений.
Принципы терапии
Главным в лечении кашля с мокротой является устранение причины болезни, снижение выраженности симптома, усиление его эффективности. Для этого необходима врачебная диагностика. Отоларинголог должен осмотреть горло, назначить биохимические анализы, при необходимости рентген.
При инфекционном процессе поможет вылечить кашель:
- Прием антибиотиков или иммуномодулирующих средств.
- Применение местных антисептических лекарств.
- Отхаркивающие препараты.
- Симптоматическое лечение.
- Физиотерапия.
- Хирургическое вмешательство (удаление миндалин, прижигание слизистой).

При аллергическом кашле могут быть показаны:
- Антигистаминные средства.
- Противокашлевые препараты.
- Гипосенсибилизирующая терапия – коррекция малыми дозами аллергена.
Злокачественное перерождение тканей легких требует постоянного контроля и консультации пульмонолога и онколога.
При саркоидозе назначают:
- Препараты, подавляющие активность иммунной системы.
- Противовоспалительные средства.
- Антиоксиданты.
При неэффективности консервативной терапии назначают операцию, которая может предполагать удаление опухоли или всего пораженного органа (легкого).
Сердечно-сосудистые заболевания требуют коррекции вызвавших ее причин. Тактика лечения строится, исходя из состояния больного, тяжести течения.
Важно! Во время обострения острой застойной сердечной недостаточности или сердечной астмы необходимо дать пациенту нитроглицерин, уложить его таким образом, чтобы голова оказалась на возвышении. При стабильном состоянии все прочие действия стоит отложить до приезда врача.
Антибиотики
Эти препараты активны, если причина кашля – микроорганизм бактериальной или грибковой природы. В ряде случаев их назначают для профилактики вторичного заражения, если заболевание вызывает серьезное ослабление иммунитета (например, при гриппе). Для того чтобы однозначно выбрать препарат, необходимо знать, к какому виду принадлежит возбудитель. Однако соответствующие анализы (бакпосев, ИФА, ПЦР) редко проводят в условиях поликлиники. Поэтому распространенной практикой является назначение антибиотиков против наиболее распространенных возбудителей или средств широкого спектра действия. Самыми характерными из них являются:
- Ампициллин. Действует на грамположительные и некоторые грамотрицательные организмы. Отдельные виды стафилококков обладают способностью вырабатывать ферменты бета-лактамазы. Они разрушают природные и синтетические пенициллины, к которым относится ампициллин. Соответственно, против таких бактерий он бесполезен.
- Биопарокс. Это одних из немногих антибиотиков, специально предназначенных для местного действия. Он выпускается в форме аэрозоли. Биопарокс назначают при инфекционных заболеваниях, характеризующихся легким течением.
- Клацид. Препарат содержит в своем составе кларитромицин, высоко активный в отношении возбудителей атипичных пневмоний. Исследования препарата клацид продолжаются, однако результаты очень обнадеживающие. В опытах он демонстрирует низкую токсичность и эффективность.
- Амоксициллин. Сходен по механизму действия и спектру антибактериальной активности с ампициллином. Однако содержит в своем составе клавулановую кислоту, которая подавляет активность ферментов бета-лактомаз, выделяемых микроорганизмами.
- Левофлоксацин. Препарат обладает широким спектром активности, нечувствительность (резистентность) к нему вырабатывается редко. Он относится к высокоэффективным средствам, в исследованиях 2009-2011 гг он продемонстрировал серьезное увеличение процента выздоровевших пациентов по сравнению с другими антибиотиками. Однако его побочные действия, применение в детском возрасте, при беременности и лактации не изучены до конца. Это ограничивает сферу назначения лекарственного средства.
Отхаркивающие средства
Эта группа препаратом делится на несколько разновидностей:
- Секретолики.
- Муколитики.
- Средства, стимулирующие мукоцилиарный транспорт.

Выбор лекарства зависит от характера выделяемого секрета. При густом содержимом показаны препараты первых двух групп, при трудноотделяемой мокроте их дополняют приемом средств из последней группы. Некоторые современные синтетические лекарства могут обладать комбинированным действием. Также могут быть полезны натуральные средства, поскольку они малотоксичны и практически не вызывают осложнений. Детям лучше предложить сироп от мокрого кашля.
К наиболее эффективным и безопасным препаратам относят:
- Анисовое масло. Капсулы ускоряют продвижение мокроты по бронхиальному древу, облегчая ее отделение. Они содержат концентрированный экстракт аниса, принимаются внутрь. Непосредственно анисовое масло хорошо подходит для ингаляций при заболеваниях как верхних, так и нижних дыхательных путей.
- Бромгексин. Препарат снижает частоту приступов кашля, но увеличивает его продуктивность. Ребенку можно его предложить в виде микстуры, взрослые могут использовать его в форме таблеток.
- Кармолис. Капли, содержащие в своем составе экстракт ряда лекарственных трав. Препарат обладает местнораздражающим действием. Он усиливает образование мокроты, за счет чего она становится более жидкой, и способствует ее отведению.
- Супарима-бронхо. Препарат оказывает противовоспалительное, муколитическое, антисептическое и противоаллергическое действие. Его можно применять при кашле разной этиологии. Препарат создан на основе растительного сырья. Из-за высокого риска чувствительности к его компонентам, он не рекомендован к приему в возрасте до 3 лет.
- Карбоцистеин. Муколитик, выпускается в форме сиропа или капсул. Он восстанавливает вязкость и текучесть слизи путем активации определенных клеточных ферментов. Препарат способствует регенерации тканей
 дыхательных путей, оказывает успокаивающее действие.
дыхательных путей, оказывает успокаивающее действие.
Также благотворно на отделение мокроты влияет полоскание. Для этой процедуры можно использовать:
- Отвары ромашки, календулы, шалфея;
- Содовые растворы;
- Йодно-солевые растворы.
Антигистаминные препараты
Гистамин – это обязательный участник аллергических реакций. Его избыток также может быть обнаружен при астме, болезнях сердечно-сосудистой системы. Поэтому при терапии аллергии в первую очередь назначают именно препараты этой группы. Первые поколения гистаминовых блокаторов имели большое количество побочных эффектов, они влияли на работу нервной системы, вызывали сонливость. Современные средства по большей части лишены подобных недостатков. К ним относят:
- Фекосфенадин. Он подходит к применению, начиная с 6 летнего возраста. Побочные эффекты встречаются редко. Препарат применяется внутрь.
- Лоратидин. Также выпускается в форме таблеток. Отличается быстрым и продолжительным действием, первый эффект наступает через 30 минут и сохраняется в течение суток. Препарат разрешен к приему с рождения, но детям младше 2 лет лучше его давать не в форме таблеток.
- Цетиризин. Препарат может вызывать сонливость в 16% случаев. Важно! Есть неподтвержденные пока данные о его потенциальной возможности наносить тяжелый вред здоровью. Цетиризин назначают взрослым и детям с 6 месяцев для предотвращения симптомов сезонной и круглогодичной аллергии.
- Диментидин. Наряду с противоаллергическим обладает незначительным седативным (успокаивающим) эффектом. Препарат назначают детям с 1 месяца, но до года необходим прием под контролем специалиста.
Средства от кашля
Когда симптом случается приступообразно, не приносит облегчения, а вызывает боль по причине раздражения поверхности гортани, имеет смысл совместно с восстанавливающими препаратами принимать противокашлевые лекарства. Принцип их работы в основном одинаков. Они подавляют сильный кашель с мокротой, воздействуя (прямо или опосредованно) на соответствующие центры в головном мозге. К подобным препаратам можно отнести:
- Экстракт корня солодки;
- Кодеин и содержащие его лекарства;
- Строптуссин;
- Терпенкод.
Физиолечение
Физиотерапия – одно из самых “неклассических” направлений лечения. Далеко не все врачи благосклонно относятся к ее назначению.  Она заключается в воздействии на пораженные органы и ткани изучения определенной длины волны. Оно может иметь разную природу – звуковую, электрическую, световую.
Она заключается в воздействии на пораженные органы и ткани изучения определенной длины волны. Оно может иметь разную природу – звуковую, электрическую, световую.
В некоторых случаях физиотерапию совмещают с приемом местных лекарственных средств. Имеются данные о том, что электрический ток при воздействии на живую ткань может повысить ее проницаемость для наносимых препаратов. Такой метод называется фонофорез.
Действие инфракрасных ламп заключается главным образом в прогревании. Их часто применяют при синуситах. Локальное повышение температуры способствует притоку к пораженному органу крови, ускорению обменных процессов.
Прочие методы лечения
Остальные терапевтические средства и подходы являются специфическими в зависимости от основного заболевания, не связанного с ЛОР-органами или характеризующемся тяжелым течением. Они не позволяют устранить непосредственно кашель, а борются с вызвавшими его причинами. Как лечить пациента, обычно решается в ходе консилиума нескольких специалистов: пульмонолога, кардиолога, хирурга, онколога, пр.
При различных заболеваниях может быть показан прием витаминов, общеукрепляющих средств, специальная диета или режим дня. Многие недуги возникают на фоне некорректной работы иммунной системы, что, в свою очередь, является следствием стрессов, неправильного питания, пренебрежительного отношения к собственному здоровью.
Видео: причины кашля и его лечение, “Доктор Комаровский”
Мнения, советы и обсуждение:
Влажный кашель с мокротой: причины и как лечить
Кашель в общем смысле этого слова представляет собой разной интенсивности рефлекс по сокращению мускулатуры в ответ на проникновение в нижние дыхательные пути различных объектов инородного свойства. Такими предметами могут стать: желудочное аспирационное содержимое, слизь из носа, экссудат, сама мокрота и другие «объекты».
На самом деле, это вполне физиологичная реакция организма, которая порой спасает жизнь незадачливому человеку. Согласно данным медицинской статистики, с подобной проблемой встречался каждый в определенный момент собственной жизни.
Влажный кашель представляет собой разновидность рефлекса. В отличие от своего сухого «собрата» он всегда указывает на сложные патологические процессы, обычно бронхолегочного свойства.
Чем интенсивнее рефлекторное воздействие, тем сложнее патологический процесс (подобная корреляция неоднократно отмечалась в научной и учебной медицинской литературе). О болезнетворном процессе говорят в том случае, если кашель с мокротой продолжается в течение 3-4 дней и более того. Что же нужно знать о рассматриваемой проблеме?
Вероятные причины мокрого рефлекса
Рефлекс с отделением некоторого количества экссудата свидетельствует в пользу тех или иных болезнетворных процессов. Важно понимать, что влажный кашель это не отдельная болезнь, а симптом патологического процесса. Соответственно лечить нужно в первую очередь саму патологию, а устранение кашля и выведение мокроты из легких это второстепенная задача — ведь никто не лечит перелом только обезболивающими.
Какие же именно патологии вызывают кашель с отделением мокроты наиболее часто? Следует описать подробнее.
Бронхоэктатическая болезнь
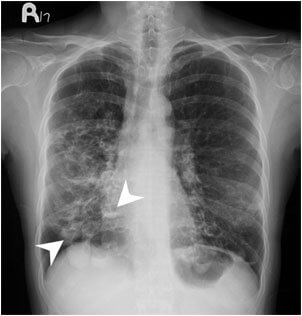
Воздух в нормальных физиологически условиях, скапливается в альвеолах — особых бронхолегочных пузырьках. Они расширяются и сужаются в такт дыхательным движениям.
В процессе бронхоэктатической болезни альвеолы заполняются гнойным экссудатом, наступает нарушение дыхательной функции. Отделяется большое количество коричневого многослойного экссудата, основу которого составляют кровь и гной. Требуется обязательное лечение посредством терапевтических бронхоскопий и применения особых препаратов.
ХОБЛ
Он же хроническая обструктивная болезнь легких. Настоящая проблема лиц, любящих «посмолить» и, говоря образно, знающих в этом деле толк. В ходе патологического процесса наступает проблема обструктивного рода.
На деле это означает, что происходит деструкция бронхолегочных структур. Просвет дыхательных путей сужается, при этом наступает подобное состояние на постоянной основе, то есть соседствует с человеком оно всегда. Это существенно снижает качество жизни больного.
Потому отмечаются изменения со стороны всех органов и систем: дыхательной, сердечнососудистой и других. Лечить кашель с мокротой такого генеза почти бессмысленно. Терапия симптоматическая.
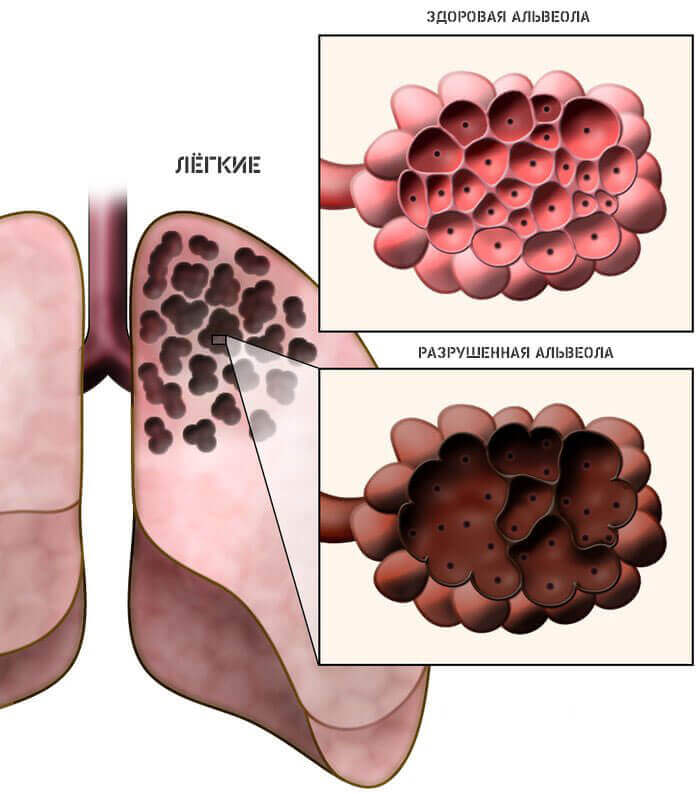
Гастрит, рефлюкс-эзофагит
Непрофильные заболевания, которые, однако, вызывают интенсивный кашель с отделением большого количества вязкой мокроты. Не деле выделяемое вещество является смесью экссудата и аспирационного содержимого.
Суть патогенного процесса кроется в выходе желудочного сока за пределы нормального анатомического положения. Происходит это по причине слабости сфинктера желудка. Подобный рефлекс отмечают в ночное время суток, при гастрите возможны круглосуточные рефлюксы.
Лечить подобные патологии нужно своевременно, дабы в определенный момент не произошел летальный заброс сока и непереваренной пищи в нижние дыхательные пути (подобное случается достаточно часто). Болезни провоцируют сильный кашель с мокротой.
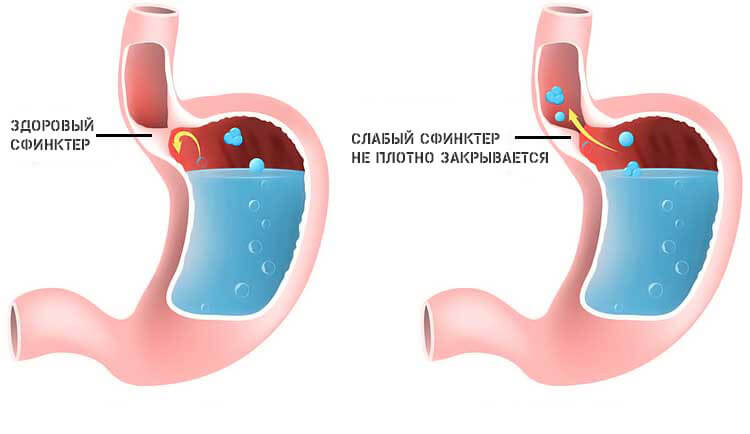
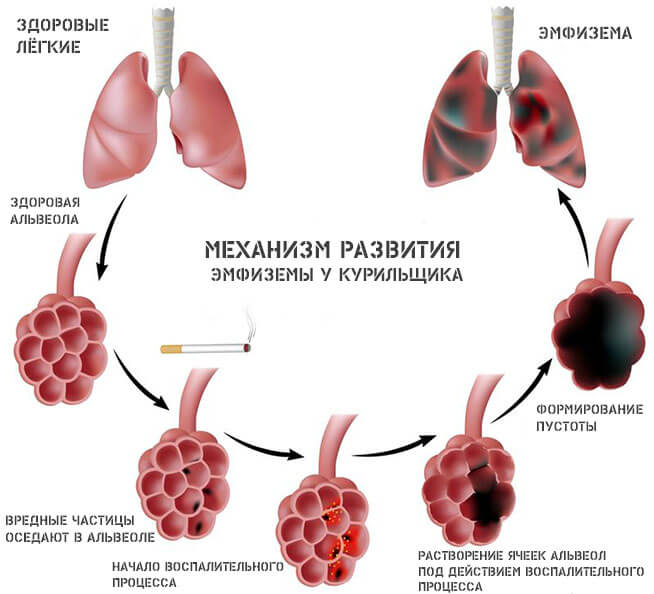
Эмфизема
По своему характеру напоминает бронхоэктатическую болезнь. Заключается болезнь в разрыве альвеол. Ответом организма становится выход в нижние дыхательные пути большого количества экссудата. Полости в структурах заполняются воздухом, наступает нарушение основных функций организма.
Пациента постоянно преследует одышка, и даже удушье (в зависимости от площади поражения). Такой недуг требует обязательного и срочного заместительного лечения, однако терапия представляет существенные трудности. Основная категория больных — заядлые курильщики с приличным стажем. О кашле курильщика читайте в этой статье.
Рак легкого
Злокачественная трансформация эпителия паренхимы органа. Согласно данным медицинской статистики, отмечается подобное состояние очень часто: новообразования легочных структур едва ли не наиболее распространенная болезнь ракового свойства, уносящая жизни миллионов людей.
Экссудат в данном случае гнойный с примесями крови. Имеет неприятный гнилостный запах, свидетельствующий в пользу некротизации тканей. Таким образом, вызывает влажный кашель.
Туберкулезное поражение
Представляет собой опасное заболевание инфекционного характера. Наблюдается, по преимуществу, у курильщиков, поскольку данный фактор снижает защитные свойства легочных структур.
В ходе туберкулезного процесса происходит разрушение паренхимы и бронхов, наступают необратимые изменения со стороны органов. Мокрота гнойная, с неприятным запахом. Дополнительно больные отмечают примеси крови в разных количествах, что окрашивает ее в ржавый цвет.
Бронхиальная астма
Наиболее распространенное заболевание легочных структур среди всей популяции людей на планете. В ходе болезни образуется стойкая обструкция бронхов, в ходе которой просвет дыхательных путей сужается, вызывая одышку, удушье, гипоксию и недостаток кислорода.
Заканчивается все кислородной недостаточностью, которая опасна вероятным летальным исходом или проблемами с сердцем, как минимум. Болезнь имеет приступообразное течение, усиливаются очередные проявления болезни в ночное время суток. Мокрота выделяется скудно, она жидкая, прозрачная, без примесей гноя или крови. Отхождение экссудата усиливается утром.
Трахеит
Воспалительное поражение такого органа, как трахея. Вызывает сильнейший кашель с мокротой. Наблюдается наиболее часто как осложнение острого респираторного вирусного заболевания. Несколько реже страдают бронхи и сами легкие.
Поскольку рассматриваемая анатомическая структура снабжена огромным количеством ресничного эпителия, кашель всегда сильный, с отделением огромного количества мокроты. Слизь прозрачная, порой вязкая. Требуется специфическое лечение.
Пневмония
Воспаление легких иными словами. Наступает разрушение паренхимы легочных структур. Патология в большинстве случаев имеет инфекционный характер, несколько реже застойный или аутоиммунный. Воспалительное поражение органов требует обязательного лечения, поскольку присутствует высокая вероятность летального исхода. О симптомах и признаках пневмонии читайте здесь.
Мокрота отходит скудно на первом этапе течения болезни, затем более активно. Возможны примеси крови при сильном кашле. Это не патология, а вариант нормы. В каждом конкретном случае требуется разбираться. О схемах лечения воспалений легочных структур читайте здесь.
- Бронхит. Воспаление бронхиальных структур, может протекать остро или хронически. Второй вариант наиболее распространен. Проявляется патология влажным кашлем, возникающим периодически, чередуясь с периодами мнимого благополучия. Хроническая форма бронхита не поддается лечению. Все что можно сделать — это перевести болезнь в фазу ремисии.
- Острые респираторные вирусные инфекции, в том числе гриппозного свойства. Лечить мокрый кашель подобного происхождения довольно сложно.
Возможны и заболевания, для которых, в основном, отхождение мокроты при кашле не типично, хотя есть исключения.
Следует рассмотреть некоторые из них:
- Риниты, синуситы и иные патологии носовых ходов. Кашель в этом случае объясняется затеканием слизи в дыхательные пути. Соответственно откашливается смесь этого экссудата и мокроты, которая вырабатывается в ответ на вхождение слизи.
- Ларингит, фарингит. Воспалительные поражения гортани и слизистой оболочки глотки соответственно.
Причины мокрого кашля множественны. Отличаются они лишь количеством отходящего экссудата.
Сопутствующие симптомы

Кашель практически никогда не наблюдается в качестве изолированного симптома. Как правило, ему сопутствуют дополнительные проявления, которые и венчают клиническую картину болезни.
Комплекс каких же признаков обычно характерен:
- Одышка. Увеличение количества дыхательных движений в минуту. Наиболее распространенное проявление, которое свидетельствует в пользу развитого процесса со стороны органов и структур.
- Удушье. Обуславливается сужением (обструкцией) просвета бронхов. Провоцирует дыхательную недостаточность и невозможность адекватного газообмена. Это опасно, поскольку чревато летальным исходом. Интенсивность удушья различна и зависит от характера основного патологического процесса.
- Тахикардия. Увеличение пульса свыше 90 ударов в минуту. Наблюдается практически всегда.
- Гипертермия. Отмечается в ряде случаев как последствие инфекционно-воспалительного поражения. В комплексе дополнительно наблюдаются общие проявление интоксикации организма в виде головной боли и общей слабости пациента.
- Кровохаркание. Наиболее характерно для интенсивного кашля, туберкулезного и ракового поражений органов дыхательной системы.
Во всех случаях требуется тщательная диагностика. По описанным симптомам определиться с вероятным заболеванием не столь просто. Требуется ряд объективных исследований.
В некоторых случаях требуется срочный вызов врача:
- Это необходимо, если сильный жар у пациента не спадает три дня и более, он отказывается от еды, наблюдается излишне повышенное потоотделение.
- Кашель возникает внезапно и продолжается по пятнадцать минут и дольше, при этом человеку сложно дается отхаркивание.
- Мокрота отделяется, но она нехарактерно окрашена и невооруженным глазом в ней отмечаются гнойные или кровянистые выделения.
Диагностика

Диагностика требует тщательного подхода. Основной профильный специалист — пульмонолог. Если имеет место гастрит или рефлюкс-эзофгит, требуется дополнительный осмотр врача-гастроэнтеролога.
На первичном приеме доктор опрашивает пациента, оценивает характер жалоб, их давность и длительность. Требуется тщательно провести первичный осмотр. Дополнительно осуществляется сбор анамнеза. Важно выявить все заболевания пульмонологического профиля, которые протекают в данный момент или протекали в прошлом.
В дальнейшем не обойтись без специализированных исследований, они позволят верифицировать диагноз и определиться с подбором терапевтической тактики:
- Рентгенография органов грудной клетки. Это первый и наиболее распространенный диагностический метод. Позволяет выявить все изменения со стороны бронхов и легочных структур. Несмотря на простоту и доступность, не всегда таким способом можно выявить источник проблемы.
- Бронхоскопия. Назначается во всех сомнительных случаях, в особенности при бронхоэктатической болезни и хронической обструктивной болезни легких. В первом случае бронхоскопическая методика несет еще и терапевтический смысл, поскольку требуется промывание бронхов специализированными растворами.
- Компьютерная и магнитно-резонансная томографии. Наиболее информативны, поскольку дают точный результат и детальнейшие изображения бронхолегочных структур. Во всех случаях, это своего рода золотой стандарт в деле диагностики.
- Общий анализ крови. Порой дает классическую картину воспалительного процесса с повышением количества лейкоцитов.
В комплексе для верификации диагноза этих исследований вполне достаточно. Вероятно, в конкретном случае довольно и меньшего их числа, в зависимости от характера процесса и его сложности.
Общие принципы лечения

Во главе угла стоит комплексный подход, потому как лечить кашель с мокротой только на симтоматическом уровне безсмысленно. В первую очередь назначаются специализированные препараты, направленные на устранения первопричины влажного кашля. Основной принцип терапии — целесообразность.
- Воспалительно-инфекционные патологии, бронхиты, пневмонии и в том числе туберкулез подлежат лечению с помощью антибиотиков, в первую очередь из группы фторхинолонов, в отдельных случаях потребуются цефалоспорины или макролиды.
- Во всех сложных случаях, провоцирующих дыхательную недостаточность,это эмфизема, плеврит, бронхоэкстатическая болезнь, требуется применение Преднизолона, иных кортикостероидов.
Для лучшего отхождения мокроты из бронхов, во всех случаях назначаются лекарства из трех групп:
- Лекарства отхаркивающего действия
От мокрого кашля взрослым показаны отхаркивающие средства. Они в отличие от муколитиков не разжижают мокроту, а лишь усиливают рефлекс, дабы быстрее вывести экссудат из бронхиального дерева. Конкретные наименования препаратов назначаются только специалистом. Не нужно принимать отхаркивающие в случае, если имеет сильный кашель. Это лишь усугубит процесс.
- Средства, разжижающие мокроту
Они же муколитические препараты. Делают вязкий экссудат более жидким и являются настоящим спасением если у взрослого не отходит мокрота. Как правило, назначаются в комплексе со средствами отхаркивающего действия. Сочетание этих двух групп медикаментов позволяет лечить влажный кашель наиболее эффективно. Однако самостоятельный прием категорически недопустим.
Ингаляции по преимуществу назначаются с фармацевтическими препаратами бронхолитического действия. Требуется тщательный их подбор. Так можно улучшить характер дыхательной функции, облегчить основные симптомы и ускорить излечение. Бронхолитики назначаются всем категориям пациентов.
Узнайте больше!
Народные средства
Домашние рецепты могут оказать большую помощь в симптоматическом лечении мокрого кашля, но никогда не заменят медикаменты по эффективности. Применять их следует только, как дополнение к основной терапии.
Берут двадцать граммов семян льна и помещают их в 20 мл кипятка. Варят около десяти минут. Затем дают остыть, добавляют мед и столовую ложку сырья шалфея. Настаивают, затем тщательно профильтровывают и приливают стакан молока.
Выпивают по трети емкости в течение дня. Раствор способствует разжижению мокроты и стимуляции лимфообращения дыхательных путей. Беременным и кормящим матерям этим средством пользоваться не стоит.
- Эффективным средством будет смесь 200 гр. цветков липы и 100 гр. березовых почек.
Его кипятят в течение пяти минут, затем дают остыть, а после прибавляют 10 гр. меда и пять граммов измельченного алоэ. Принимают по четыре раза в течение суток. Средство обладает отхаркивающим действием и помогает вывести мокроту.
- В качестве растительных веществ очень хорошее действие оказывают солодка, мать-и-мачеха, ноготки и подорожник.
Двадцать граммов сырья заливают станом кипятка и настаивают полчаса. Затем принимают три раза в день до еды. Сбор обладает муколитическим, отхаркивающим и противовоспалительным действием.
- Нередко используют черную редьку. Ее измельчают и добавляют мед.
При индивидуальной непереносимости этого продукта, можно подсластить массу сахаром. После этого она выделит обильный сок. Его нужно принимать по мере появления. Такое средство воздействует на сильный кашель с мокротой, оказывает антибактериальный эффект и укрепляет иммунитет.
- Похожим образом влияет на организм сок хрена.
Сырье нужно мелко изрубить или пропустить через мясорубку и добавить мед. Оно эффективно борется с патогенной микрофлорой и способствует усилению кровообращения в дыхательных путях.
- Испытанным методом является чай с имбирем.
Берут один стакан кипятка и добавляют в него восемь граммов измельченного корневища и меда. Это растение снимает воспаление и стимулирует сопротивляемость организма.
- Очень полезен подогретый брусничный морс или настой высушенных плодов клюквы. Это средство обладает противоотечным эффектом и повышает иммунитет.
- Нередко используется горячее молоко с добавление пяти зубчиков чеснока.
Раствор настаивается не мене тридцати минут. Выпивается по треть стакана три раза в день. Он стимулирует кровообращение и укрепляет защитные силы организма.
- Не менее действенным методом является горячее молоко с минеральной водой, имеющей щелочную рН. Смягчает слизистую оболочку и растворяет мокроту, способствуя ее выведению.
Согревающий эффект оказывает растирание барсучьим жиром или прикладывание компрессов с гусиным жиром. Можно просто натереть этим средством спину и грудь, а потом потеплее одеться на ночь.
Режим и питание при мокром кашле
 Обязательно рекомендуется использование теплого чая с малиной и медом, подогретых ягодных морсов, минеральной воды без газа, а также сока из винограда.
Обязательно рекомендуется использование теплого чая с малиной и медом, подогретых ягодных морсов, минеральной воды без газа, а также сока из винограда.
Желательно выбрать для ежедневного питания каши, пюре на молоке, сдобренное сливочным маслом и овощи со сметаной.
Кофе, какао, сладости и сдобу лучше приберечь до полного выздоровления. Они способствуют затруднению обмена веществ, вызывают повышение глюкозы в организме и усиливают зуд в горле.
А для того, чтобы окончательно избавиться от влажного кашля, необходимо соблюдать меры профилактики.
В них входит:
- Создание оптимального микроклимата в комнате;
- частое проведение уборки;
- увлажнение атмосферы в помещении;
- употребление большого количества жидкости;
- ежедневная лечебная гимнастика;
- упражнения для дыхания;
- открытая форточка;
- запрет на курение;
- исключение из рациона острых продуктов, консервов и специй;
- прохождение флюорографии не реже двух раз в год;
- регулярный осмотр у терапевта.
Эти меры помогут избежать простуд и аллергических реакций, облегчить функционирование дыхательной системы, не дадут секрету бронхов скапливаться в нижних отделах, что позволит избежать застойных явлений.
Мокрый кашель всегда указывает на патологические процессы сложного свойства. Требуется тщательная диагностика и своевременное лечение. Так пациент может рассчитывать на положительный исход основного заболевания.
Елена Малышева. Как вылечить кашель?
Вконтакте
Одноклассники
Мой мир
особенности, способы и эффективные методы
Лечение влажного кашля у взрослых проходит намного быстрее, чем сухого. Вместе с мокротой из легких вымываются бактерии и инфекция, что и объясняет более быстрое выздоровление. Как купируется влажный кашель у взрослого? Лечение, препараты описаны в этой статье.

Причины возникновения влажного кашля
Существует множество причин, провоцирующих возникновение мокрого кашля. К основным следует отнести простуду и грипп. Именно они чаще всего способствуют возникновению кашля с отхождением слизи.
Мокрый кашель может быть вызван гайморитом, синуситом, ринитом, а также различными заболеваниями органов дыхания. По этой причине у взрослых пациентов интенсивный кашель появляется в ночное время или по утрам.
Помимо вышеперечисленных причин, вызвать кашель с мокротой может коклюш, воспаление легких, бронхит в хронической форме, астма, туберкулез, опухоль в легких, гангрена легких, нагноение легких. Именно по этой причине при появлении подобного симптома следует посетить врача.
Также кашель с мокротой может быть аллергической реакцией на химические или органические вещества, способствующие возникновению воспалительного процесса. В этом случае очень важно определить аллерген, чтобы не контактировать с ним. Не вылеченный кашель аллергической природы может перейти в бронхиальную астму.
Мокрый кашель характеризует такое заболевание, как бронхит. При воспалительном процессе в бронхах организм пытается нейтрализовать инфекцию и увеличивает секрецию слизистой.
Воспалительный процесс слизистой оболочки носа и верхних органов дыхания также провоцирует выделение мокроты.
Слизь может выделяться при воспалении трахеи, фарингите и ларингите. При отечности легких кашель с отхождением мокроты спровоцирован попаданием в альвеолы легких плазмы крови. Такое состояние требует наблюдения специалиста.
Кашель с выделением слизи наблюдается у людей, имеющих различные нарушения сердечной деятельности. Также он наблюдается у курильщиков. В особенности их мучают приступы по утрам.
Опасные симптомы
Лечение влажного кашля у взрослых следует проводить под наблюдением врача, если состояние на протяжении недели не улучшается, а ухудшается. К списку симптомов, при которых требуется незамедлительное обращение к специалисту, можно причислить:
- Температуру тела 37,5—38 ºС, которая держится у взрослых более недели, а у детей в течение пяти дней.
- Повышение температуры выше 38 ºС, которая не понижается на протяжении трех дней и более.
- Возникновение таких симптомов, как одышка, боль за грудиной, приступ удушья во время терапии кашля с вязкой мокротой.
- Изменение цвета и консистенции мокроты, появление в ней примеси гноя и крови, а также увеличение ее объема.
- Ухудшение общего состояния организма, астению, снижение веса, лихорадочное состояние, обильное выделение пота.
- Кашель, который не прекращается в течение часа.
- Резко возникающие приступы.
Лечение мокрого кашля
Лечение влажного кашля у взрослых, вызванного простудой или вирусной инфекцией, можно проводить и в домашних условиях. Но если он не утихает в течение недели, то следует посетить специалиста, который назначит нужные обследования. Лабораторные анализы дают возможность определить характер мокроты и выявить причину, вызвавшую ее выделение.
Как вылечить мокрый кашель у взрослых?
Как устранить влажный кашель у взрослого? Лечение ни в коем случае не рекомендуется проводить препаратами против, подавляющими защитный рефлекс органов дыхания. Они будут способствовать выделению и скоплению слизи в легких, что усилит воспалительный процесс.
Для лечения мокроты, вызванной простудой или вирусом, как нельзя лучше подойдут отхаркивающие и муколитичекие средства.
Препараты для отхаркивания и муколитики
Как проводится лечение влажного кашля у взрослых? Лекарства подбираются разные, в зависимости от характера выделяемого секрета.
Если мокрота отличается густотой и вязкостью, то требуется ее разжижение. С этой целью применяются муколитические средства. Из ряда подобных препаратов следует отметить АЦЦ, Мукобене, Лазолван, Амброгене, Амбролан, Мукосол, Флуимуцил.
Если слизь имеет жидкую консистенцию, то в этом случае необходима стимуляция ее выхода. Секрет отходит лучше и быстрее удаляется из органов дыхания. Такие препараты относятся к категории отхаркивающих.К категории подобных препаратов относятся Амтерсол, Мукалтин, Доктор МОМ, Трависил, Бронхикум, Стоптуссин.
Мокрый кашель купируется при помощи всевозможных травяных настоев и отваров. Средством для отхаркивания являются грудные сборы и отдельные растения.
Некоторые из них действуют на слизистую бронхов, провоцируя ее раздражение и секрецию, другие способствуют раздражению слизистой желудка и возбуждают на рефлекторном уровне рвотный центр.
Отхаркивающие препараты производятся как на основе растений, так и на синтетических компонентах.
Большинство препаратов являются сочетанием муколитических и отхаркивающих средств. Они способствуют одновременному разжижению и выведению слизи из организма.
Взрослые люди должны обратить внимание на мази, применяемые в гомеопатии. При натирании они проникают сквозь поры кожи и попадают в кровь, что способствует разогреванию органов дыхания и стимуляции выздоровления.
Применение сиропов
Как устранить влажный кашель? Мокрый у взрослых, лечение которого проводится разными средствами, также купируется посредством сиропов. Они употребляются и для детей. Следует отметить, что без консультации врача употребление сиропа не рекомендуется. В составе препаратов содержатся полисахариды, кислоты органической природы, дубильные вещества и гликозиды. Они способствуют не только разжижению мокроты, но и укреплению ослабшего иммунитета.

Особого внимания заслуживают средства, произведенные на основе таких растений, как чабрец, примула, подорожник, сенега. Прекрасные отзывы получили препараты Пекторад, Проспан, Гербион, Бромгексин. Они купируют как мокрый, так и сухой кашель. Приобретая в аптеке подобное средство, необходимо уточнить, какой вид сиропа требуется в вашем случае.
Домашние и аппаратные ингаляции
Для ингаляции при кашле с выделением мокроты можно приготовить смесь на основе минеральной воды и физиологического раствора. Если добавить в состав несколько капель хвойного масла, то эффект увеличится в разы.
Лечебным паром дышат из любой емкости. При этом следует накрыть голову махровым полотенцем.
Применение небулайзера
Небулайзер является высокоэффективным средством для устранения продуктивного кашля. При его использовании поток холодного пара направляется прямо к органам дыхания. Продолжительность процедуры можно регулировать на свое усмотрение.
Небулайзеры представлены различными модификациями:
- Паровая модель. Можно применять только эфирные масла.
- Ультразвуковое устройство. Предназначено для купирования бронхитов. Можно применять настои из трав и растворы на основе соли.
- Компрессорный прибор. Он отличается универсальностью.
Правила использования аппарата
Как лечить влажный кашель у взрослых посредством небулайзера? При использовании устройства существуют определенные правила:
- Процедура проводится через час после приема пищи. Продолжительность ингаляции для взрослого пациента составляет примерно 10 минут.
- Следует стараться осуществлять выдох и вдох через рот, задерживая между ними дыхание на 1—2 секунды.
 Средства народной медицины
Средства народной медицины
Влажный кашель у взрослого, причины и лечение которого описаны в этой статье, можно устранить и посредством народных методов. Рецепты отличаются простой.
- Следует залить 2 ч. л. льняных семян стаканом воды и варить на медленном огне в течение 10 минут. Отвар остужается и пьется в течение суток. В него можно добавить мед.
- Берется ст. л. сухого перетертого шалфея. Трава заливается стаканом кипятка. Смесь настаивается 30 минут. Готовый настой процеживается. В него добавляется молоко в пропорции 1:1. Пьется такое снадобье 3—4 раза в день в теплом виде. От его употребления должны воздержаться беременные и кормящие женщины.
- В период болезни рекомендуется употреблять больше овощей.
- От кашля с выделением слизи помогают лечебные травы. Следует смешать стакан липового цвета с половиной стакана почек березы, залить смесь стаканом воды и варить на протяжении 5 минут. Отвар процеживается и доводится до теплого состояния. Порция выпивается в 3—4 приема в течение суток. Перед применением в отвар рекомендуется добавить 1 ч. л. меда и пол чайной ложки сока алоэ.
- Для устранения мокрого кашля у взрослых применяется черная редька. Корнеплод следует очистить и натереть на терке или же порезать на маленькие ломтики. Редька укладывается в тарелку и заливается медом. Мед можно заменить сахаром. На дне тарелке соберется сок. Он пьется часто по 1 чайной ложке. Из редьки средних размеров можно получить суточную дозу сока.
- Отличным средством для укрепления иммунитета и борьбы с простудой и вирусными заболеваниями является чай с имбирем. В него можно добавить мед.
- Если в доме имеются замороженные ягоды брусники, то можно приготовить кисель
- Малоприятным, но очень эффективным средством против мокрого кашля является чеснок с молоком. Пять зубчиков очищенного чеснока заливаются стаканом вскипяченного молока и настаиваются в течение 30 минут. Процеженный настой пьется в 2—3 приема в теплом виде.
- Для устранения кашля с мокротой применяется жир барсука или гуся. Им натирается спина и грудная клетка. На ночь одевается рубашка из фланели. Кашель не будет беспокоить во время сна.

Профилактические меры
- Частый прием жидкости, которая способствует разжижению мокроты и отхаркиванию.
- Проветривание помещения. Оно снижает кашлевый рефлекс.
- Проведение влажной уборки, которая избавляет помещение от пыли и аллергенов, провоцирующих ухудшение самочувствия больного.
- Отказ от курения, в том числе и от его пассивной формы.
- Избегание резких запахов.
- Отказ от пряной и острой пищи.
Необходимость соблюдения постельного режима при лечении кашля с мокротой нет. Если общее состояние удовлетворительно, то лежать постоянно не рекомендуется. Это провоцирует скопление слизи, что препятствует ее полноценному отхождению.
Заключение
Мокрый кашель у взрослых является симптомом многих серьезных заболеваний. Поэтому лечение влажного кашля у взрослых и детей рекомендуется проводить под наблюдением врача.
Специалист назначит соответствующие обследования и составит подходящую схему лечения. В особенности опасен мокрый кашель у детей. Он может вызвать серьезные осложнения.
Для устранения симптома применяются различные препараты на растительной или химической основе. Также широкое распространение получили методы народной медицины.
Как лечить влажный кашель
Влажный кашель не является самостоятельным заболеванием, но доставляет много неудобств. Он сопровождается такими неприятными симптомами, как хрипы и отхождение мокроты.

Влажный кашель
Причины появления
Мокрый кашель является распространенным симптомом бронхо-легочных заболеваний. Под воздействием инфекций слизистая оболочка органов дыхания выделяет вязкую слизь, стараясь освободиться от раздражителя. Мокрота раздражает поверхность трахеи, и организм пытается вытолкнуть эту жидкость наружу с помощью кашлевого рефлекса. Появление отхаркивающегося вещества свидетельствует о положительном течении болезни.
Кашель с мокротой у детей является признаком респираторного заболевания. Данный симптом говорит о воспалительном процессе, проходящем в бронхах или альвеолах. При отсутствии своевременной медицинской помощи данное состояние может перерасти в воспаление легких.
Наиболее частые причины появления данного симптома:
- аллергическая реакция;
- бронхиальная астма;
- пневмония;
- бронхит;
- ОРВИ;
- грипп;
- туберкулез;
- абсцесс, отек легких;
- инфаркт;
- злокачественные опухоли, расположенные в органах дыхательной системы.
У взрослых мокрый кашель также является признаком инфекционных или бактериальных заболеваний органов дыхания. Иногда подобное состояние отмечается у курящего человека. Кроме того, данный симптом сигнализирует о наличии хронической патологии, например обструктивной болезни легких. Процесс протекает медленно, но вызывает необратимые последствия.
Причинами могут послужить и болезни, не относящиеся к дыхательной системе. Кашель без температуры нередко сопутствует сердечно-сосудистым заболеваниям. В каждом случае ставить диагноз должен только лечащий врач. Самолечение или полное отсутствие какой-либо терапии может ухудшить состояние больного.
Традиционные методы
К традиционным способам лечения относятся:
- Горчичники. Данный вариант применяется только при отсутствии повышенной температуры. Горчичники смачивают в теплой воде и располагают в области грудины немного ниже лопаток и молочных желез. Больного рекомендуется на время процедуры накрыть полотенцем. Длительность сеанса для взрослых составляет ¼ часа, для детей — не более 7 минут.
- Банки. Пациент ложится лицом вниз на твердую поверхность. Спина обрабатывается любым жирным средством. Вакуумные банки можно поставить простым нажатием руки. В стеклянные перед использованием помешают горящую спицу (на 2 секунды). Пациента укутывают одеялом. Процедура длится около получаса.
Противопоказанием к использованию банок является наличие недоброкачественных опухолей и дерматологических проблем.
Народные рецепты
Вылечить мокрый кашель в домашних условиях помогают лечебные травы. Для этой цели готовятся отвары, настои и ингаляции на основе растительных компонентов. Для избавления от данного симптома следует принимать средства, улучшающие выведение мокроты.
Народные средства при влажном кашле готовятся на основе следующих растений:
- корень солодки;
- алтей лекарственный;
- душица;
- шалфей;
- термопсис.
-

- Алтей
-

- Душица
-

- Корень солодки
Рекомендации:
- Следует придерживаться правильной дозировки. Недостаточное количество средства не принесет желаемого эффекта, а избыток вещества может быть опасен для жизни.
- Отхаркивающие настои и отвары рекомендуется принимать не более 4 раз в день. Последний прием должен проходить не позднее чем за 1 час до сна.
- Ингаляции можно проводить 3 раза в сутки по 15 минут.
Травы можно приобрести в аптеке по отдельности либо в виде растительного сбора. Для настоя из корня солодки потребуются следующие ингредиенты:
- лакрица — 1 ст. л.;
- вода — 1 стакан.
Технология приготовления:
- Растительный порошок залить кипящей водой.
- Поставить на водяную баню на полчаса.
- Дать настояться в течение 10 минут.
Перед употреблением довести до полного объема стакана, добавив немного воды. Средство разделить на 4 приема. Данный состав помогает вылечить в домашних условиях мокрый кашель.
Кашляющему человеку рекомендуется принимать отвар, приготовленный из следующих ингредиентов:
- липовый цвет — 1 стакан;
- березовые почки — ½ стакана;
- вода — 0,3 л.
Растительные компоненты залить водой и варить в течение 5 минут. Готовый напиток процедить и дать ему остыть. Средство употребить в течение суток, разделив на 3 приема. Перед применением рекомендуется добавить мед (1 ч. л.) и несколько капель сока алоэ. Данный состав помогает в короткие сроки вылечить сильное воспаление.
В зависимости от характера заболевания сильный мокрый кашель можно вылечить следующими методами:
- Частое теплое питье. Больной избавляется от повышенной температуры, если употребляет много жидкости (теплой). Уменьшается першение в горле, восстанавливается недостаток воды в организме. Оптимальным вариантом считаются фруктовые и ягодные морсы и компоты с добавлением меда.
- Полоскания. Такие процедуры помогают больному прокашляться. Морскую соль (1 ч. л.) следует растворить в теплой кипяченой воде (1 стакан). Данный объем рассчитан на 1 применение.
- Если заболевание долго не проходит, можно воспользоваться луковым отваром. Измельченный овощ (½ кг) залить кипятком (1 л) и дать настояться в течение 3 часов. В остывший состав добавить мед (100 г). Средство принимать 4 раза в сутки по 60 мл.
- При появлении мокроты и гноя рекомендуется принимать внутрь медвежий и барсучий жир. Положительно действуют паровые ингаляции с эфирными маслами и чесноком.
- Влажный кашель и температуру можно вылечить теплым молоком с медом и топленым маслом.
Любые методы самолечения можно применять только в качестве вспомогательной терапии. Они не устраняют причину заболевания, но улучшают самочувствие и убирают некоторые симптомы. Если мокрый кашель не проходит, следует обратиться за медицинской помощью. Это позволит избежать осложнений.
Рекомендуем статьи: Зеленая мокрота при кашле
Кашель с желтой мокротой
Барсучий жир от кашля
Влажный кашель у взрослого: лечение, причины и профилактика
Влажный кашель у взрослых – это распространенный симптом заболеваний органов дыхания. Проявление может осуществляться при инфекционном, вирусном, сердечном или воспалительном процессе. Для определения способов терапии, необходимо грамотно провести диагностику и определить причину возникновения кашля. После – разработать дальнейший план лечения.
Какие заболевания приводят к развитию влажного кашля?
Проявление влажного кашля свидетельствует о наличии сопутствующих заболеваний. Практически любая болезнь ЛОР-органов сопровождается мокрым откашливанием, но при этом имеет свои особенности и ряд сопутствующих симптомов.

Основные заболевания вызывающие влажный кашель:
- ОРВИ. Острая респираторно-вирусная инфекция является одной из самых распространённых заболеваний, которое вызывает лёгкий кашель с выделением мокроты. Характеризуется повышением температуры до 37-38 градусов, заложенностью носа, откашливанием. В запущенной стадии перерастает в тяжёлые заболевания органов дыхания.
- Бронхит. Воспаление слизистой оболочки в органах дыхания, которое вызывает раздражение и выделение мокроты. В первые дни проявляется першением, сухим и грубым кашлем в ночное время суток. Затем перерастает во влажный, постоянный кашель с выделением зеленой слизи, что свидетельствует о наличии инфекции. Лечение у взрослых проходит на протяжении двух недель.
- Туберкулез. Распространенное инфекционное заболевание, в 90% случаев поражающее легкие, которое вызывает длительный, влажный кашель. В запущенных стадиях в отхаркивающейся слизи могут присутствовать комочки крови. Течение заболевания может проходить первое время без симптомов. Затем присоединяются первые признаки – это бледность, слабость, насморк, температура 37°. Если упустить первое проявление и не обратиться к врачу, туберкулез перерастает в тяжелую стадию с проявлением продуктивного кашля, боли в грудной клетке и возможным наличием крови в мокроте.
- Коклюш. Болезнь, вызываемая бактериями Борде-Жангу. У взрослых проявляется достаточно редко. Однако, при возникновении, сопровождается продуктивным спазматическим кашлем, затруднением в дыхании и удушьем.
- Бронхиальная астма. Воспаление бронхов, характеризуемое тяжёлым кашлем, одышкой, хрипами. В запущенных формах проявляется трудноотделяемая жидкость прозрачного цвета. Зачастую, воспаление вызывается через аллергическую реакцию.
- Нарушение малого круга кровоснабжения. В тяжёлой стадии выделяется мокрота с примесью крови. Заболевания сердца, вызывающее сильный кашель, характеризуется непродуктивным кашлем и специфическими симптомами: боль в области груди при физических нагрузках, откашливание ночью в положении лежа, головная боль, венозное уплотнение в области шеи. Лечение проходит путем нормализации работы сердечно-сосудистой системы.
Заболевания, представленные выше – это основные причины, по которым возникает влажный кашель. Каждая болезнь имеет свой способ диагностики и лечения. При этом большинство из них может протекать по схожим симптомам. А для точного выявления заболевания, необходимо воспользоваться инструментальными методами диагностики.
Диагностика
Определить причины возникновения у взрослых мокрого кашля можно самостоятельно и с помощью специальных технических средств.

Первичный диагноз поможет установить приблизительную степень и характер заболевания.
Самостоятельная диагностика выполняется по цвету и содержанию мокроты:
- Прозрачная без примесей. Свидетельствует о легкой степени заболевания, вызвана аллергическими реакциями или респираторно-вирусными заболеваниями начальной стадии.
- Содержание крови в слизи. Зачастую указывает на тяжёлые заболевания малого круга кровообращения, туберкулеза, онкологии, пневмонии. При выявлении подобных выделений необходимо срочно пройти полный курс диагностики и записаться на приём к врачу.
- Наличие гноя в мокроте. Гнойный кашель характеризуется появлением слизи жёлтого или зелёного цвета, которая свидетельствует о наличии инфекционной болезни. Цвет зависит от времени отделения слизи: чем дальше, тем темнее.

После определения характера и степени заболевания необходимо пройти медикаментозные способы диагностики, с помощью которых врач установит точный диагноз и причины, по которым появился влажный кашель.
К медицинским методам диагностики относятся:
- Анализ крови. Помогает выявить наличие воспалительного процесса в организме.
- Бакпосев мокроты. Слизь собирается на анализ, с помощью которого выявляется инфекционный возбудитель. В соответствии с этим назначается дальнейший курс лечения.
- Бронхоскопия. Осмотр состояния бронхов с целью выявления онкологического или воспалительного процесса.
- Спирометрия. Измерение объема и частоты дыхания. Позволяет определить сужение или сдавливание в легких.
- Компьютерная томография. Способ исследования, который позволяет провести осмотр и оценить общее состояние легких.
Важно! Самостоятельное определение не даёт точного выявления заболевания. Большинство симптомов схожи, и могут указывать на несколько болезней одновременно.
При обращении к терапевту в первую очередь берутся анализы и проводятся дыхательные пробы, которые позволят определить общее состояние легких и наличие воспалительного и инфекционного процесса. Если первые исследования не позволили точно узнать характер заболевания, тогда используются дополнительные инструментальные способы диагностики.
Как и чем лечить влажный кашель у взрослого
Одним из часто задаваемых вопросов является: у меня появился мокрый кашель, чем лечить?
Для определения точного метода терапии необходимо проконсультироваться с врачом и установить причины возникновения кашля. После поставленного диагноза врач назначает физиотерапию и медикаментозное лечение. Народная медицина назначается врачами крайне редко, зачастую, в случае легкой формы болезни.

Однако, каждый метод лечения является эффективным, необходимо лишь соблюдение дозировки и точное выполнение инструкции.
Средство от кашля
Медикаментозное лечение считается самым результативным при терапии любого вида кашля. Для лечения мокрого кашля у взрослых используются:
- муколитики;
- антигистаминные препараты;
- антибиотики;
- отхаркивающие средства;
- противовоспалительные препараты.
Каждый препарат обладает уникальным терапевтическим эффектом и применяется индивидуально для пациента.
Еще одним популярным способом излечить кашель стал гомеопатический способ лечения. Он использует природные ресурсы специальной концентрации, которые в чрезмерном количестве могли бы усилить болезнь. Но при правильной дозировке помогают избавиться от навязчивого симптома.
Муколитики
Муколитические средства способствуют разжижению и выведению мокроты из организма. При заболеваниях наподобие бронхита, секреция слизи нарушается, и человек не может нормально откашляться.
Муколитики используют, чтобы лечить гнойный и затяжной кашель у взрослых. Они нормализуют секрецию мокроты, воздействуя на бокаловидные клетки, тем самым облегчая отхождение слизи из организма.
Помимо стандартных заболеваний дыхательных путей, муколитические средства также применяются для лечения «бронхита курильщика». Он проявляется в виде выделения мокроты по утрам у людей, регулярно использующих табачные изделия.

Среди популярных препаратов выделяют:
- Амбробене. Приобрести в аптеке можно в форме таблеток, микстур, капсул, спреев.
- Амброксол. Производится в форме сиропа, таблеток или капсул.
- Ацестин. Имеет единственную форму в виде таблеток.
Каждый препарат имеет свои показания и противопоказания, принимается только по рекомендации врача.
Антигистаминные препараты
Такое лекарство используется для блокады рецептора гистамина. Они подразделяются на три основные группы:
- h2 – против аллергии;
- h3 – против желудочных заболеваний;
- h4 – против невралгии.
Для лечения кашля используют препараты h2 группы. Они позволяют избавляться от бронхоспазма. Антигистаминные препараты – это отличное лекарство от мокрого кашля у взрослых, благодаря быстрому воздействию, малому количеству противопоказаний и относительно низкой цене.
Популярные препараты:
- Цетиризин. Оказывает минимальный седативный эффект. Снятие бронхоспазма происходит через 2 часа и закрепляется на длительное время. Применение людям с заболеваниями почек не рекомендуется. Употреблять достаточно по одной таблетке в сутки.
- Фексофенадин. Препарат не вызывает сонливости и торможения двигательных функций. Выпускается в виде таблеток и сиропа.
- Дезлоратадин. Одно из самых популярных противоаллергических средств. Оно не имеет возрастных ограничений и отлично переносится большинством пациентов.

Антибиотики
Лечение мокрого кашля с помощью антибиотиков – это быстрый и надежный способ избавиться от заболевания. Чтобы вылечиться, а не ухудшить свое состояние, антибиотики должны использоваться только после назначения врача. Иначе, вы рискуете в комплексе получить не только влажный кашель, но и дисбактериоз кишечника, а также снизить свой иммунитет.
Отхаркивающее средства
Препараты, позволяющие откашливать скопившуюся слизь из органов дыхания. Отхаркивание происходит путём разжижения мокроты и воздействия на рецепторы для стимуляции рефлексов.
Влажный кашель отлично лечится с помощью отхаркивающих средств, так как некоторые из них стимулируют секрецию жидкости, что способствует выведению инфекционных возбудителей из организма.
По принципу воздействия, средства схожи с муколитическими, и помогают без затруднений отхаркиваться жидкости, скопившейся в легких.

Лучшим отхаркивающим средством является Бромгексин. Эффект этого препарата схож с воздействием эфирных масел на организм. Он помогает быстро вывести мокроту и избавиться от приступов кашля.
Внимание! Максимальное действие отхаркивающих средств наступит только в совокупности с обильным теплым питьем.
Физиотерапия
Бороться с влажным кашлем можно не только при помощи медикаментозных средств, но и физиотерапевтических. Самым эффективным из них является массаж:
- перкуссионный;
- дренажный;
- баночный;
- точечный.
Для проведения противокашлевой массажной терапии необходимо найти профессионала в данной области. Лечиться от кашля, при серьезных заболеваниях органов дыхания, у начинающего массажиста крайне не рекомендуется.

Массаж – это достаточно простая процедура для клиента, после которой необходимо будет откашлять скопившуюся мокроту. В среднем хватает 3-4 сеанса в совокупности с медикаментозным лечением для полного выздоровления.
Народные методы лечения у взрослых
Народные способы лечения на основе растительных и животных компонентов рекомендуются только на начальных стадиях заболеваний. Если появились осложнения, врачи настоятельно не рекомендуют использовать народную медицину. Лечебный процесс с помощью нетрадиционных методов занимает долгое время и не всегда оказывается эффективным.

Перед решением воспользоваться народной медициной проконсультируйтесь с врачом.
Заключение
Если вы начали регулярно кашлять и не можете справиться с этим самостоятельно, следует пройти диагностику в медицинском учреждении и обратить внимание на сопутствующие симптомы.
Такие действия помогут вам определить приблизительный характер заболевания. Решить: лечиться у врача или заняться самолечением. Ведь если такое заболевание, как ОРВИ каждый привык лечить сам, то тяжёлые случаи в виде пневмонии нельзя вылечить без помощи специалиста.

 В таком случае его называют аллергическим.
В таком случае его называют аллергическим. дыхательных путей, оказывает успокаивающее действие.
дыхательных путей, оказывает успокаивающее действие. Средства народной медицины
Средства народной медицины


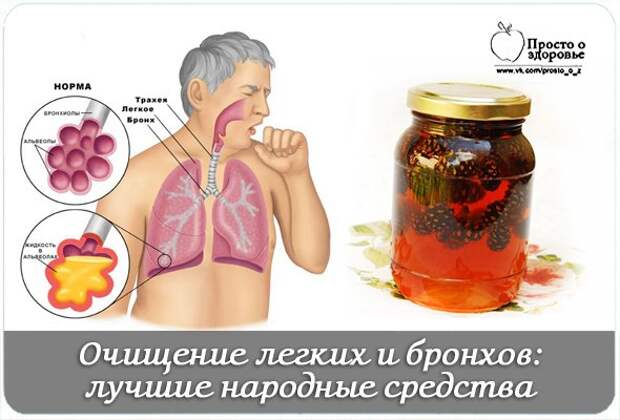 Их выработка в какой-то степени представляет собой защитную реакцию, способствуя выведению из организма вредных факторов. Однако, избыточное скопление слизистого секрета в респираторной системе сопровождается его застоем, способствуя размножению бактериальной микрофлоры в дыхательных путях, возникновению хронических воспалительных процессов, аллергических реакций, бронхоспазма.
Их выработка в какой-то степени представляет собой защитную реакцию, способствуя выведению из организма вредных факторов. Однако, избыточное скопление слизистого секрета в респираторной системе сопровождается его застоем, способствуя размножению бактериальной микрофлоры в дыхательных путях, возникновению хронических воспалительных процессов, аллергических реакций, бронхоспазма.
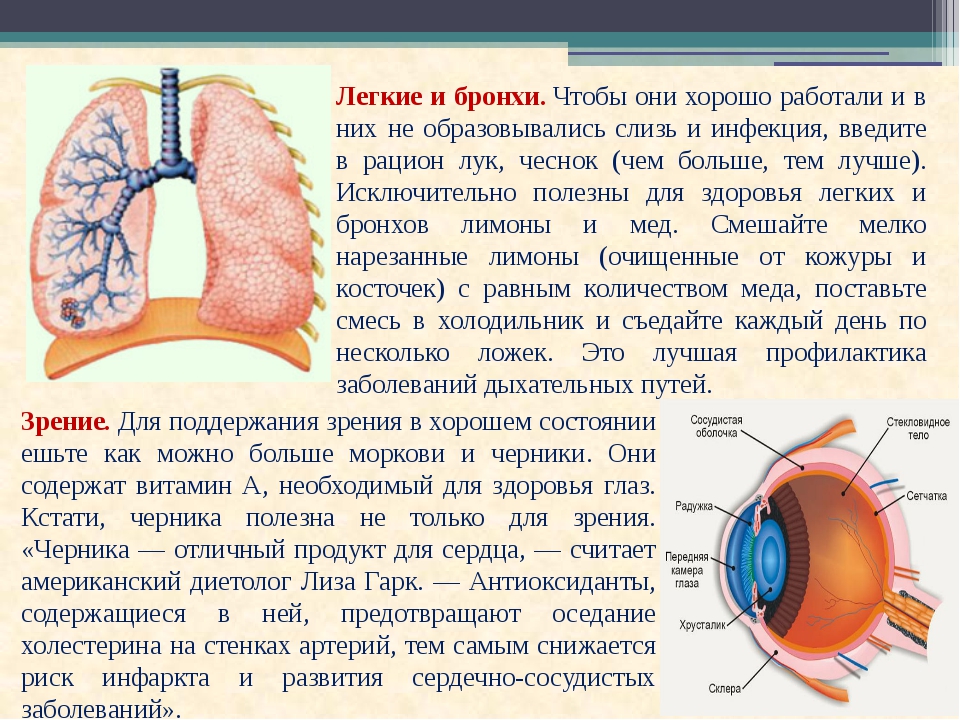 Это позволит быть более подготовленным ко всякого рода неожиданностям, которые могут возникнуть в процессе лечения.
Это позволит быть более подготовленным ко всякого рода неожиданностям, которые могут возникнуть в процессе лечения. Противопоказания: индивидуальная непереносимость, беременность, лактация, детский возраст до 2 лет.
Противопоказания: индивидуальная непереносимость, беременность, лактация, детский возраст до 2 лет. Некоторые из них применяют не только для питья, но и для полосканий горла, протирания лакун миндалин, компрессов.
Некоторые из них применяют не только для питья, но и для полосканий горла, протирания лакун миндалин, компрессов.
 Дозировка для детей 2-7 лет — по ½-1 таблетке 3 раза в день. После приёма препарата в течение 2 часов следует воздерживаться от еды и питья.
Дозировка для детей 2-7 лет — по ½-1 таблетке 3 раза в день. После приёма препарата в течение 2 часов следует воздерживаться от еды и питья. Снимая спазмы бронхов, облегчает процесс дыхания и отхождение мокроты из респираторных путей.
Снимая спазмы бронхов, облегчает процесс дыхания и отхождение мокроты из респираторных путей.

 Хотя различные виды ингаляторов можно приобрести и в аптеке, многие предпочитают старый метод — горячие паровые ингаляции (например, посредством бумажной воронки, надетой на нос чайника).
Хотя различные виды ингаляторов можно приобрести и в аптеке, многие предпочитают старый метод — горячие паровые ингаляции (например, посредством бумажной воронки, надетой на нос чайника).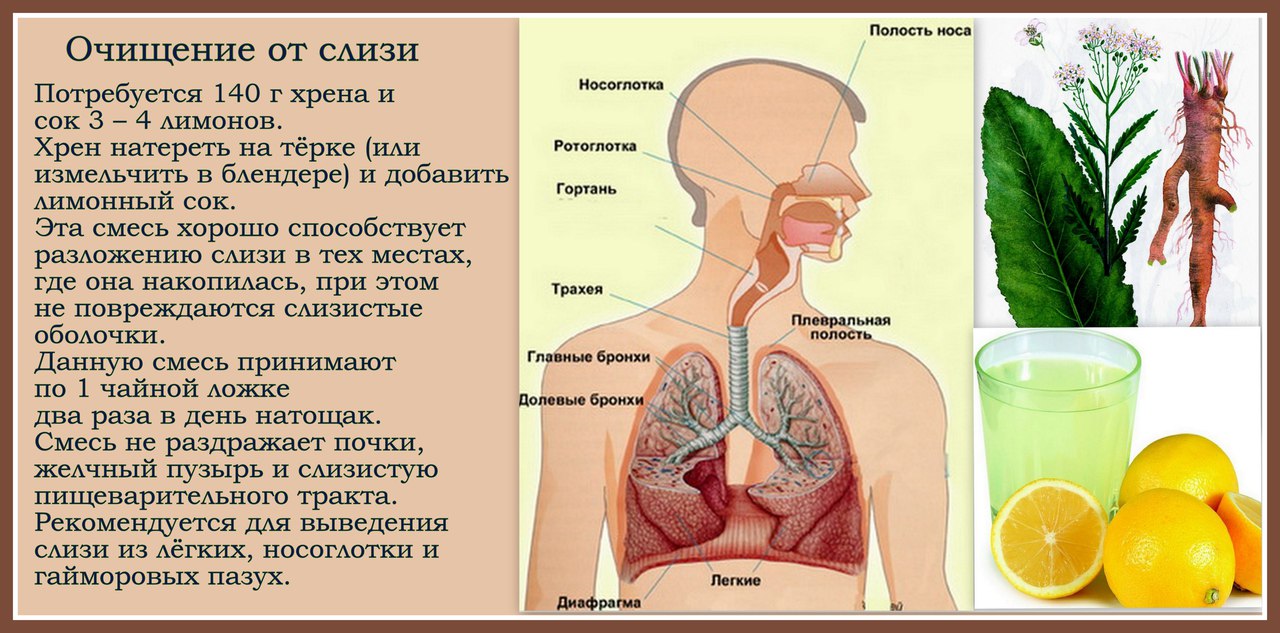

 »
»
 Это связано с несколькими причинами.
Это связано с несколькими причинами. Точно такая же картина наблюдается у тех, кто долгое время курил.
Точно такая же картина наблюдается у тех, кто долгое время курил. Это также поможет предотвратить нежелательные реакции, связанные с аллергией и побочными эффектами.
Это также поможет предотвратить нежелательные реакции, связанные с аллергией и побочными эффектами.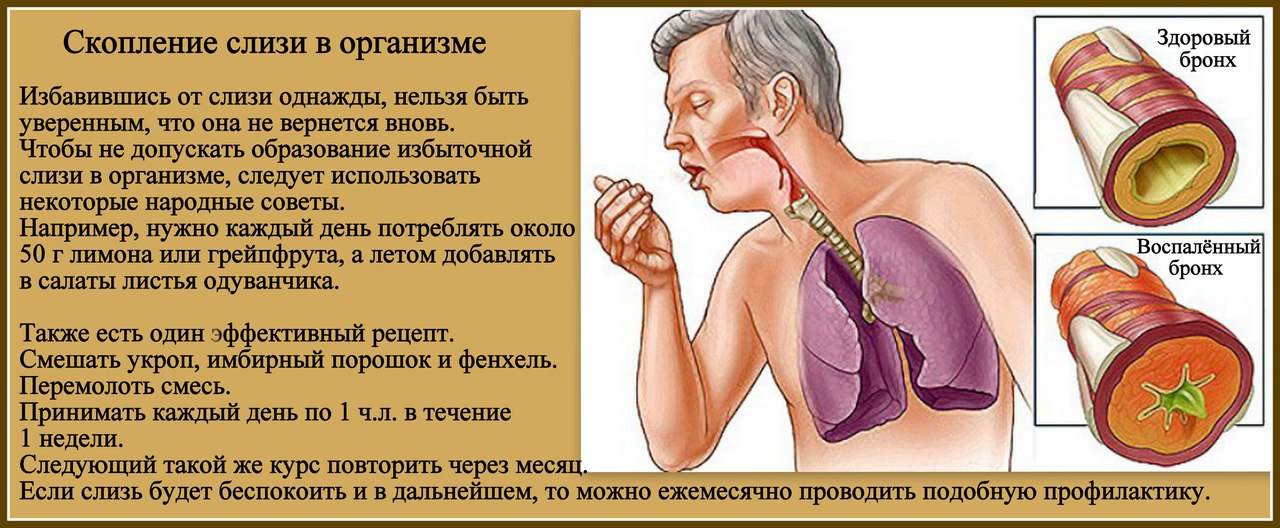
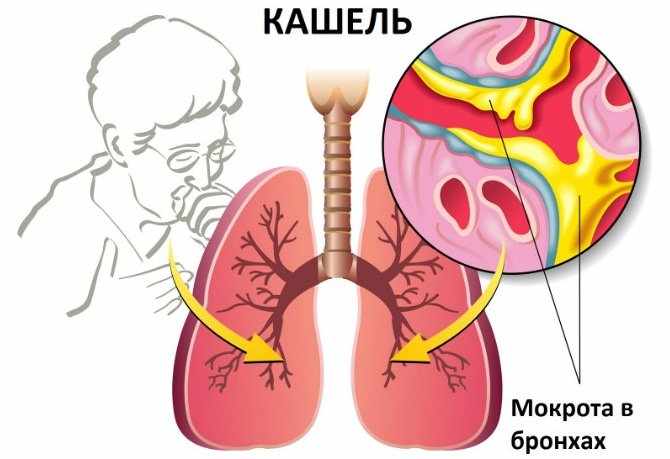


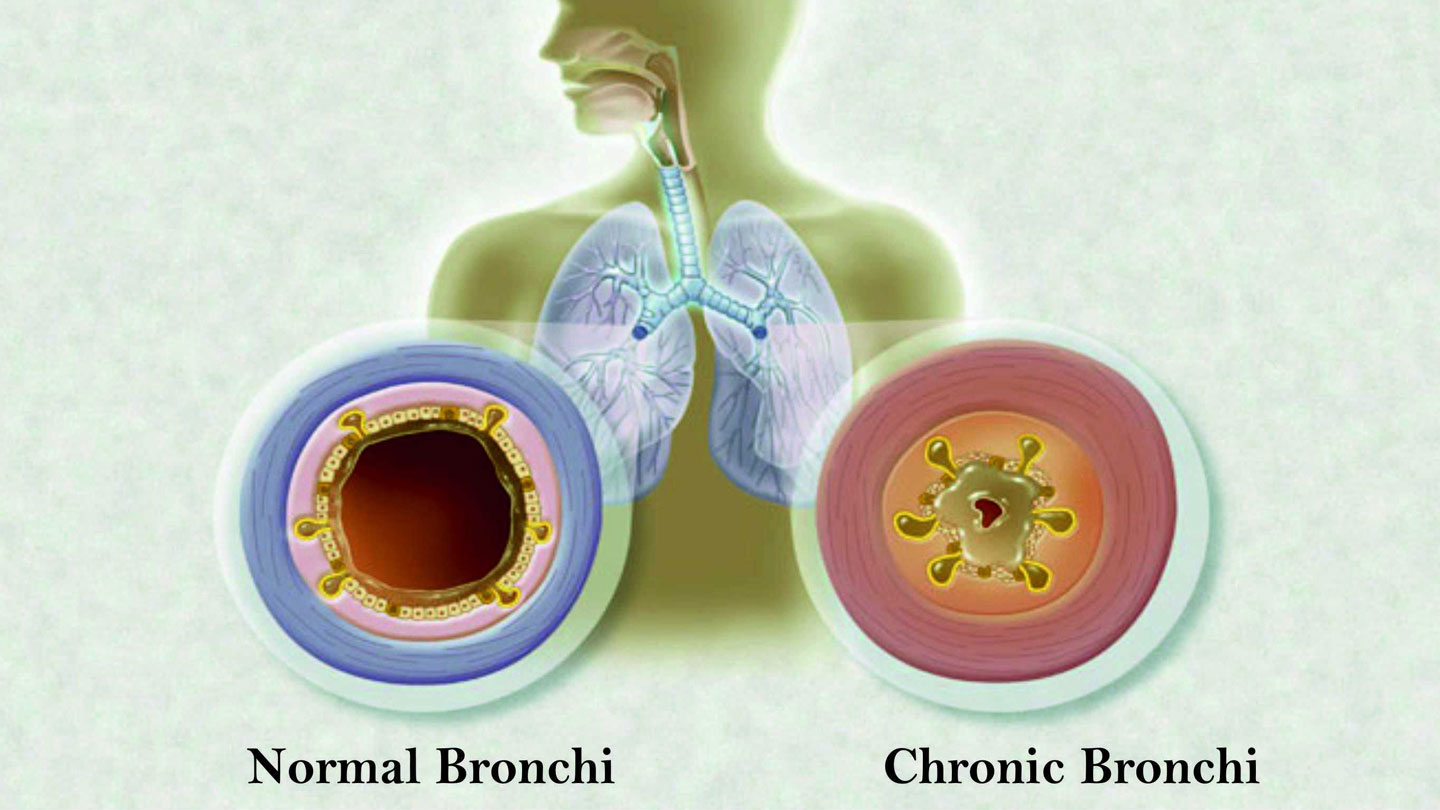
 Полный курс очищения данным средством должен составлять в среднем полтора месяца. При необходимости после перерыва в три недели курс лечения можно повторить.
Полный курс очищения данным средством должен составлять в среднем полтора месяца. При необходимости после перерыва в три недели курс лечения можно повторить.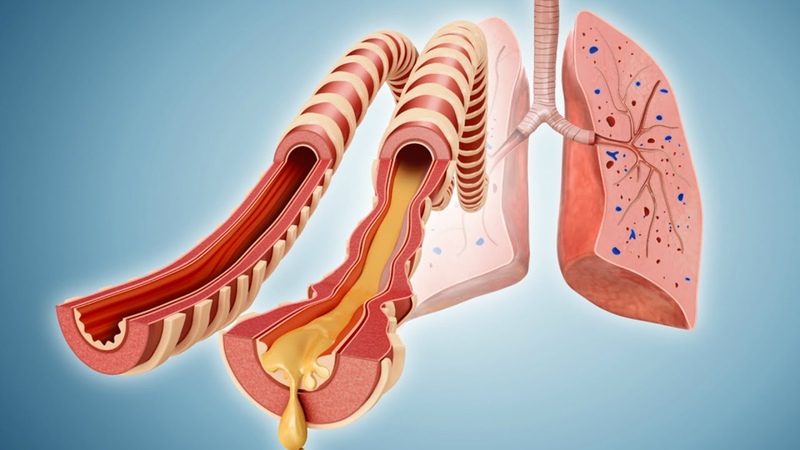 Его нужно употребить весь до конца.
Его нужно употребить весь до конца.

 Отлично помогают ингаляции с эфирными маслами. Они не только помогают при простудных заболеваниях, но также очищают легкие от пыли и иных последствий современной цивилизованной жизни.
Отлично помогают ингаляции с эфирными маслами. Они не только помогают при простудных заболеваниях, но также очищают легкие от пыли и иных последствий современной цивилизованной жизни.

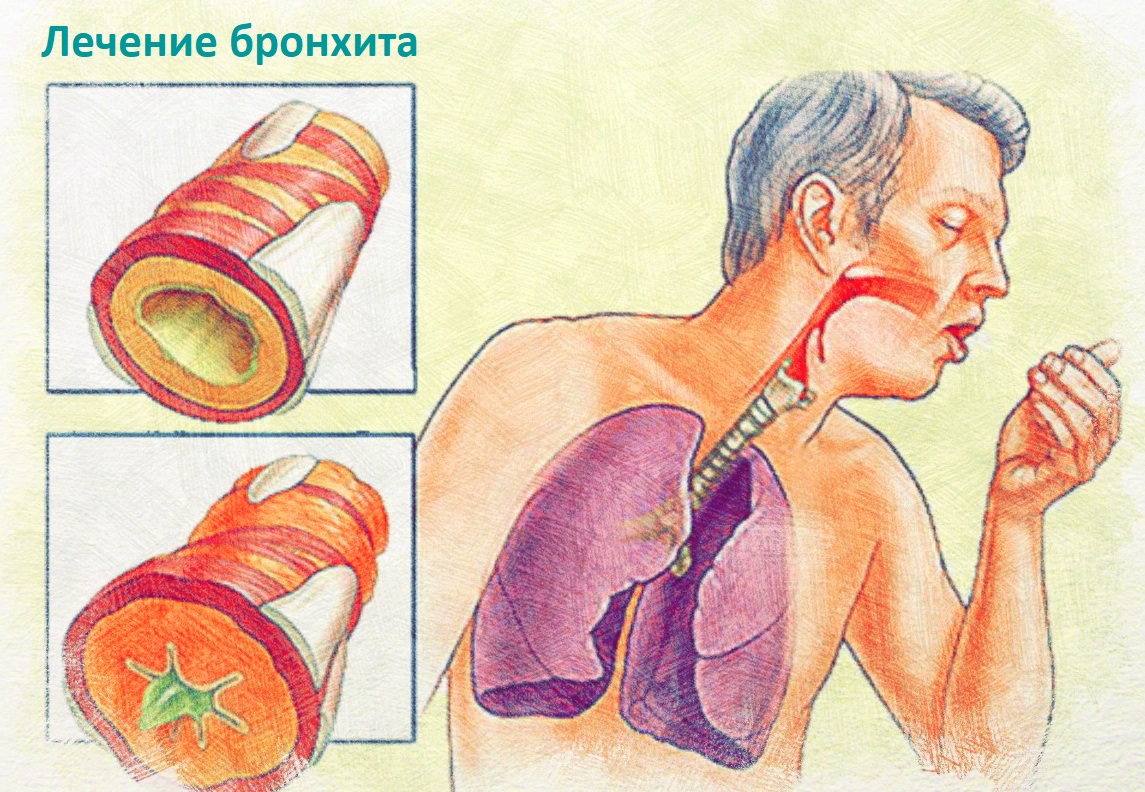
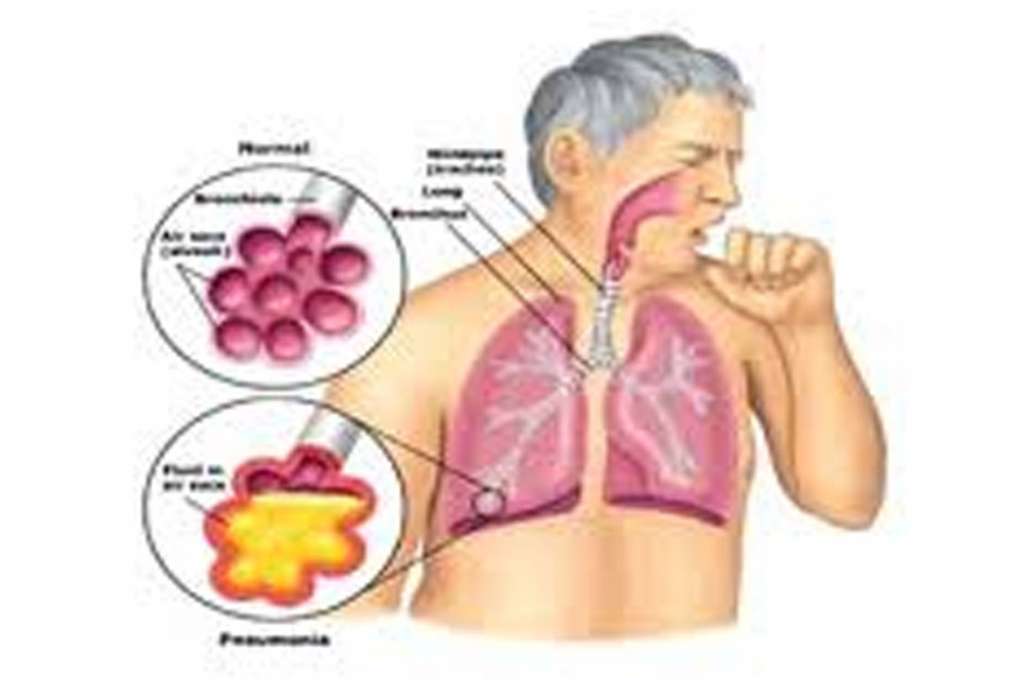 Повышать влажность воздуха следует постоянно, а не только в период болезни.
Повышать влажность воздуха следует постоянно, а не только в период болезни.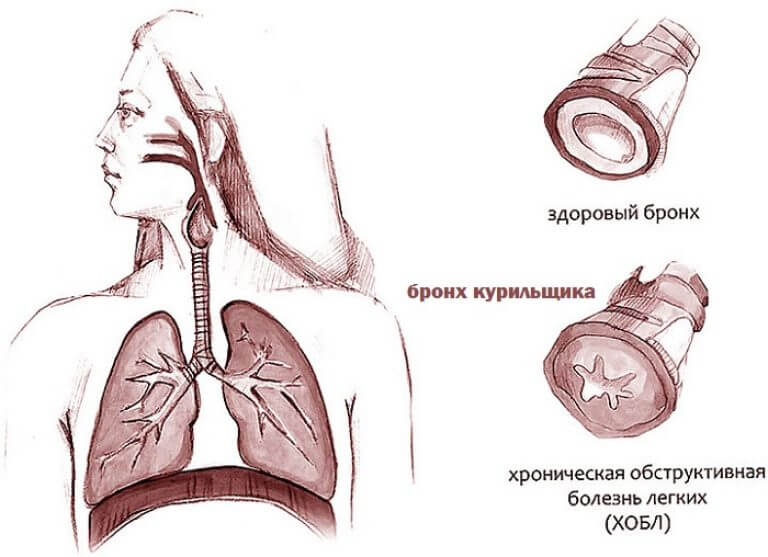 Их растворяют в физрастворе (согласно инструкции), применять их можно в комплексе с бронхорасширяющими веществами, эффект от этого только усилится. Кроме фитопрепаратов используются растворы Ацетилцистеина с Флуимуцилом; Амброксола и Амбробене с Лазолваном.
Их растворяют в физрастворе (согласно инструкции), применять их можно в комплексе с бронхорасширяющими веществами, эффект от этого только усилится. Кроме фитопрепаратов используются растворы Ацетилцистеина с Флуимуцилом; Амброксола и Амбробене с Лазолваном. Эта смесь хороша тем, что использовать её можно и внутрь, и в виде ингаляции.
Эта смесь хороша тем, что использовать её можно и внутрь, и в виде ингаляции.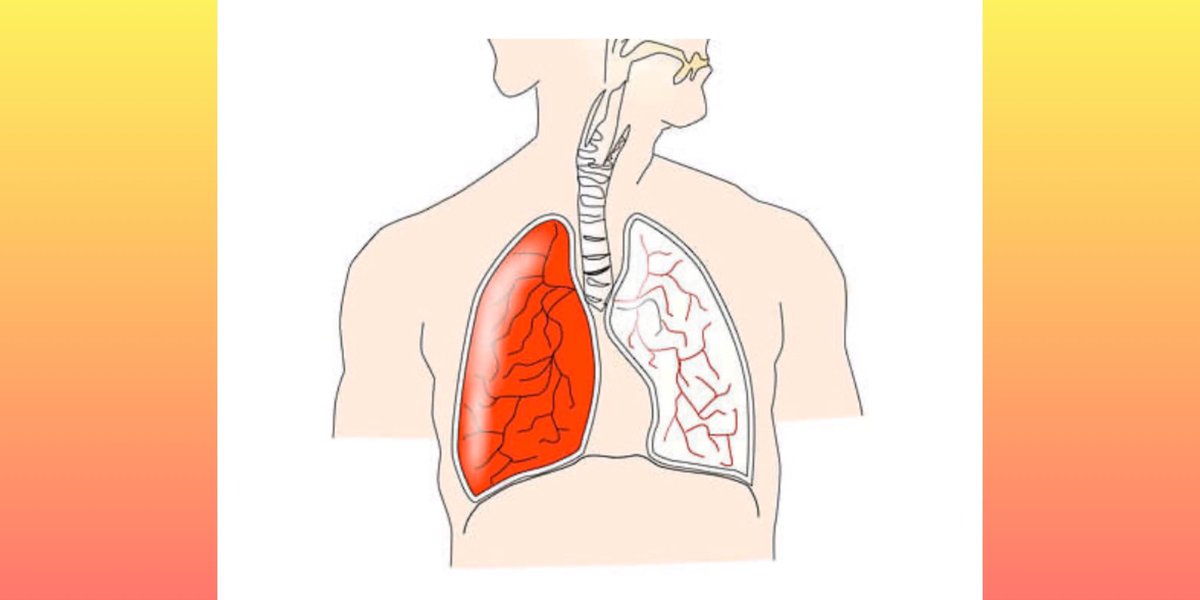 Чёрную редьку применяют и как компресс на ночь. Для этого овощ мелко трут на тёрке и выкладывают в марлю. Приложить кашицу нужно в то место, где слышатся хрипы, замотать компресс сверху целлофаном и шерстяным шарфом или надеть шерстяной свитер.
Чёрную редьку применяют и как компресс на ночь. Для этого овощ мелко трут на тёрке и выкладывают в марлю. Приложить кашицу нужно в то место, где слышатся хрипы, замотать компресс сверху целлофаном и шерстяным шарфом или надеть шерстяной свитер. Полученную кашицу употреблять перед приёмом пищи 3 раза за день.
Полученную кашицу употреблять перед приёмом пищи 3 раза за день.
 Она выполняет смягчающие и защитные функции, поддерживает постоянство среды, помогает клеткам иммунитета. В бронхах есть специальный эпителий с ресничками, который выносит слизь наружу через носоглотку, а вместе с ней пыль и микробы.
Она выполняет смягчающие и защитные функции, поддерживает постоянство среды, помогает клеткам иммунитета. В бронхах есть специальный эпителий с ресничками, который выносит слизь наружу через носоглотку, а вместе с ней пыль и микробы.
 Делают так через каждые три дня на протяжении трёх недель. Затем обязателен перерыв три месяца. Противопоказания: заболевания желудка и кишечника.
Делают так через каждые три дня на протяжении трёх недель. Затем обязателен перерыв три месяца. Противопоказания: заболевания желудка и кишечника. Вечером не ужинать.
Вечером не ужинать.

 Проводить процедуру несколько раз в неделю в течение 2–3 недель.
Проводить процедуру несколько раз в неделю в течение 2–3 недель.


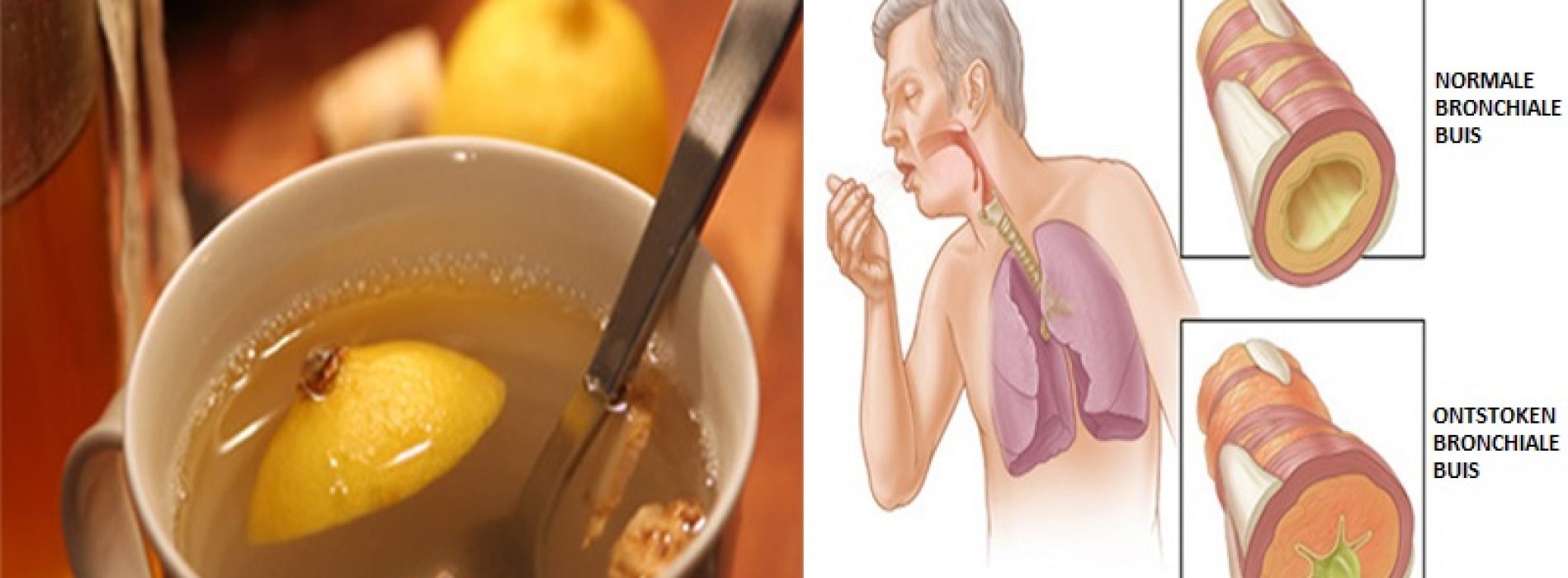 Повторив упражнение четыре раза, нужно перевернуться на другой бок;
Повторив упражнение четыре раза, нужно перевернуться на другой бок; Эту смесь хранят в холодильнике и принимают трижды в день по одной столовой ложке. Таким же способом можно готовить сироп из измельченных листьев алоэ.
Эту смесь хранят в холодильнике и принимают трижды в день по одной столовой ложке. Таким же способом можно готовить сироп из измельченных листьев алоэ. Всяческие негативные процессы, такие как влияние окружающей среды, болезни органов дыхания, курение, содействуют накоплению в легких и бронхах слизи, которая представляет опасность не только для органов дыхания, но и для здоровья в целом. Своевременное очищение легких и бронхов от слизи и мокроты народными средствами способствует хорошему самочувствию и эффективной работе организма.
Всяческие негативные процессы, такие как влияние окружающей среды, болезни органов дыхания, курение, содействуют накоплению в легких и бронхах слизи, которая представляет опасность не только для органов дыхания, но и для здоровья в целом. Своевременное очищение легких и бронхов от слизи и мокроты народными средствами способствует хорошему самочувствию и эффективной работе организма. Бронхи не только фильтруют воздух, но и выводят углекислый газ.
Бронхи не только фильтруют воздух, но и выводят углекислый газ.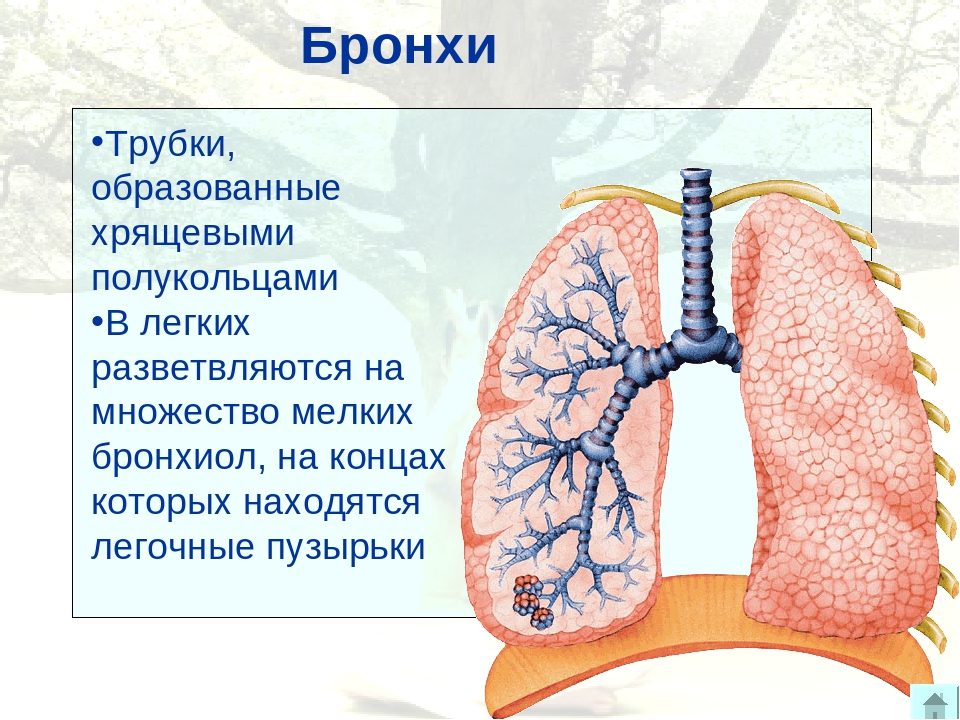 Особенно та, которая скопилась за период длительных болезней. Очень важно избавляться от слизи в бронхах и легких, поскольку она служит идеальной средой для жизнедеятельности микроорганизмов.
Особенно та, которая скопилась за период длительных болезней. Очень важно избавляться от слизи в бронхах и легких, поскольку она служит идеальной средой для жизнедеятельности микроорганизмов.
 Посуду с целебным продуктом поместить на один час в духовку и потомить на слабом огне. Этим народным средством можно проводить очистку в течение одного месяца. Пить до еды трижды в день по 50 мл.
Посуду с целебным продуктом поместить на один час в духовку и потомить на слабом огне. Этим народным средством можно проводить очистку в течение одного месяца. Пить до еды трижды в день по 50 мл.

 Помимо простудных заболеваний, данная процедура необходима в таких случаях:
Помимо простудных заболеваний, данная процедура необходима в таких случаях: Наряду с этим врачи советуют употреблять как можно больше жидкости и увлажнять воздух с помощью увлажнителя или обычных емкостей с водой.
Наряду с этим врачи советуют употреблять как можно больше жидкости и увлажнять воздух с помощью увлажнителя или обычных емкостей с водой.

 Для большего эффекта дополнить их можно полезной привычкой регулярно посещать баню, чтобы сделать процесс очищения комплексным.
Для большего эффекта дополнить их можно полезной привычкой регулярно посещать баню, чтобы сделать процесс очищения комплексным. Остывший до теплого состояния отвар выпивается весь сразу, за один раз, а кашица перетирается до однородного состояния и употребляется в течение дня перед каждым приемом пищи.
Остывший до теплого состояния отвар выпивается весь сразу, за один раз, а кашица перетирается до однородного состояния и употребляется в течение дня перед каждым приемом пищи.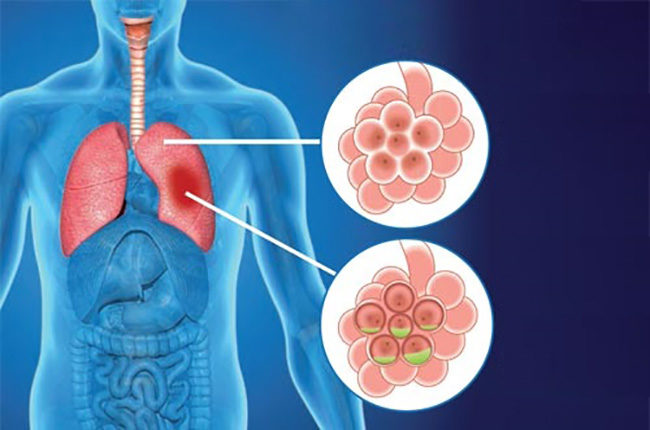 Достаточно проводить такую процедуру раз в неделю, чтобы организм начал постепенно очищаться не только от последствий многолетнего курения, но и от некоторых хронических инфекций.
Достаточно проводить такую процедуру раз в неделю, чтобы организм начал постепенно очищаться не только от последствий многолетнего курения, но и от некоторых хронических инфекций.
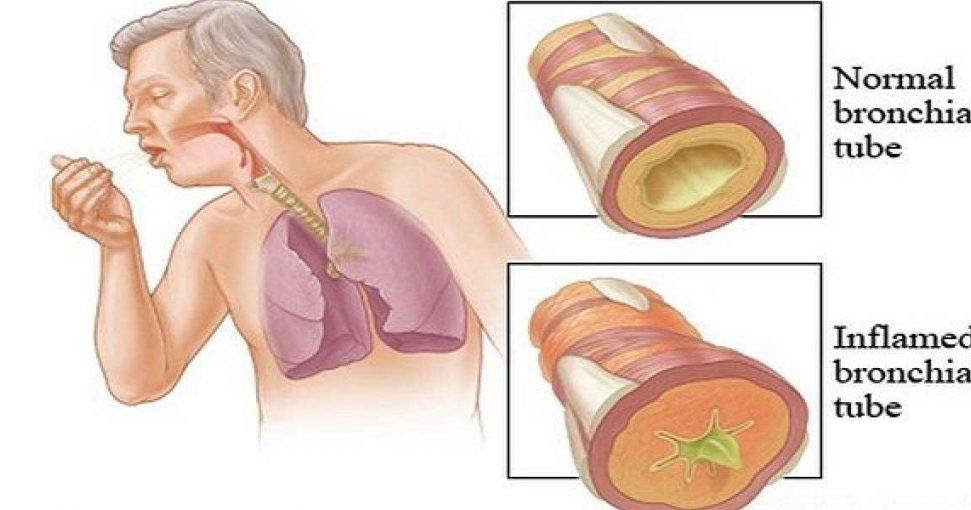
 Обеспечивает постепенное выведение даже аномально большого количества густой слизи.
Обеспечивает постепенное выведение даже аномально большого количества густой слизи.
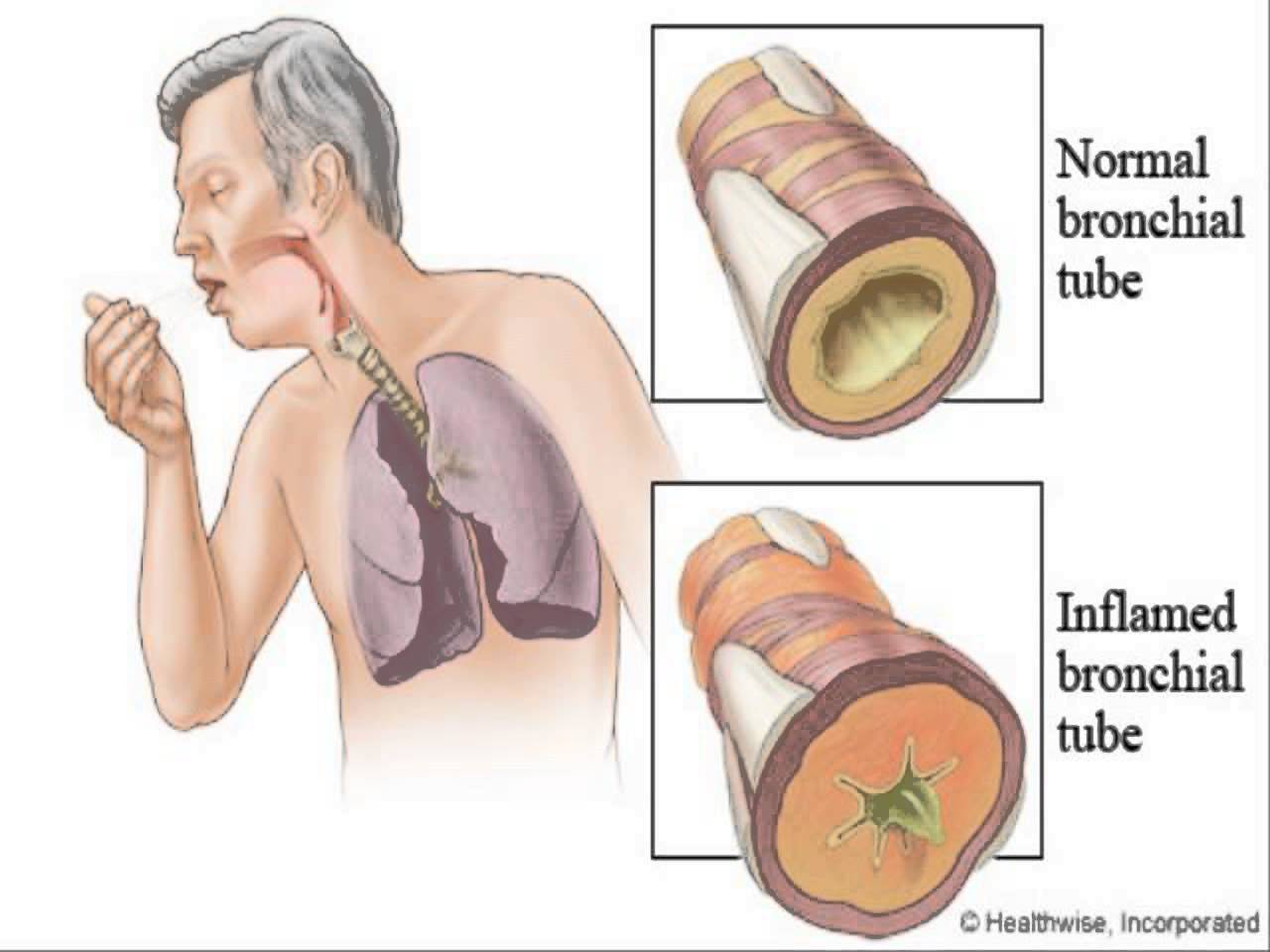

 Чтобы организм снова перестроился, необходимо от пары недель до нескольких месяцев.
Чтобы организм снова перестроился, необходимо от пары недель до нескольких месяцев. Они стимулируют работу выделительной системы, очищают организм и кожу. Повысить эффективность помогают пихтовый и дубовый веники, использование хвойных масел.
Они стимулируют работу выделительной системы, очищают организм и кожу. Повысить эффективность помогают пихтовый и дубовый веники, использование хвойных масел.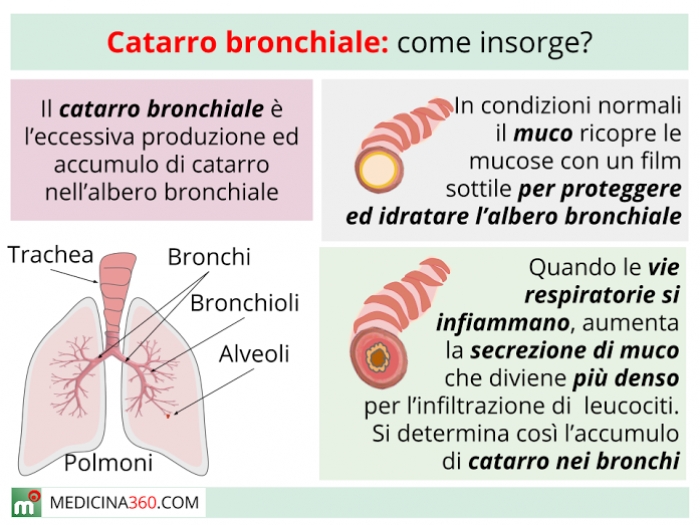
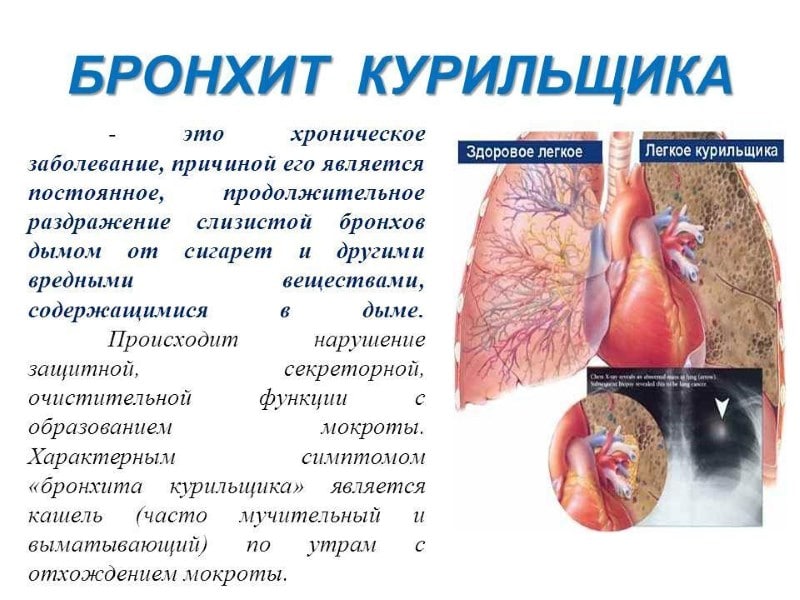 Однако печальная правда современной жизни заключается в том, что практически все страны и общества на Земле сейчас находятся под угрозой этой невидимой угрозы. В 2016 году Всемирная организация здравоохранения обнаружила, что 92% населения мира дышит плохим воздухом. Крошечные токсичные частицы, которые могут проникать глубоко в легкие и сердечно-сосудистую систему, в настоящее время являются причиной более 6 миллионов смертей в год.
Однако печальная правда современной жизни заключается в том, что практически все страны и общества на Земле сейчас находятся под угрозой этой невидимой угрозы. В 2016 году Всемирная организация здравоохранения обнаружила, что 92% населения мира дышит плохим воздухом. Крошечные токсичные частицы, которые могут проникать глубоко в легкие и сердечно-сосудистую систему, в настоящее время являются причиной более 6 миллионов смертей в год.
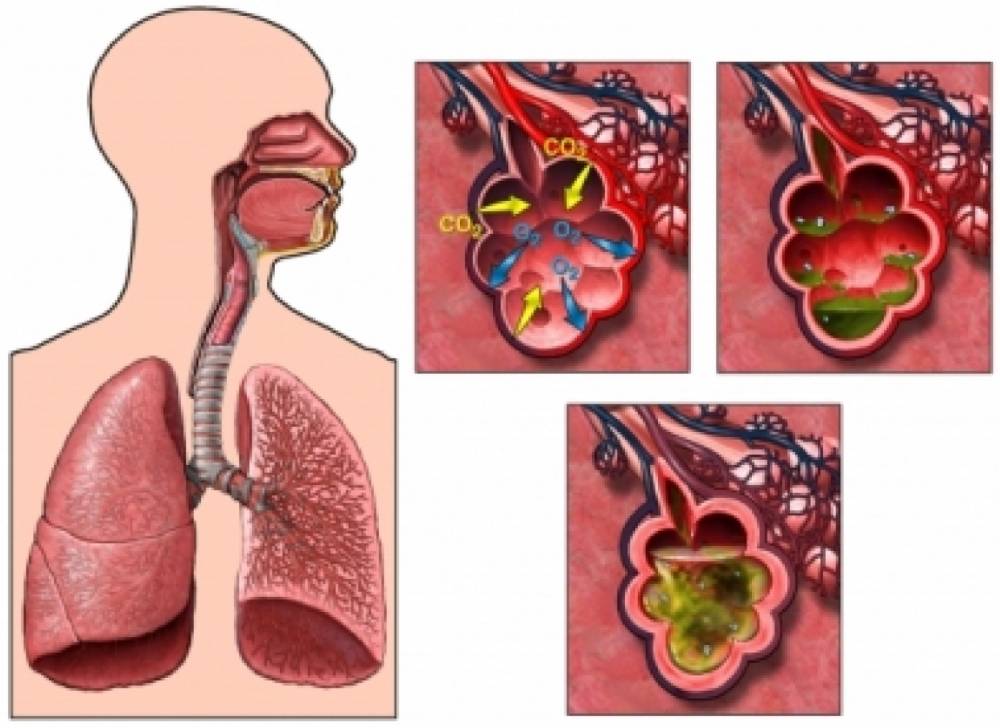 Тем не менее, вот лишь несколько электростанций, которые помогут вам легче дышать в дни сильного загрязнения.
Тем не менее, вот лишь несколько электростанций, которые помогут вам легче дышать в дни сильного загрязнения. Большинство современных средств от кашля и заложенности носа теперь содержат эвкалипт.
Большинство современных средств от кашля и заложенности носа теперь содержат эвкалипт.
 В недавней статье Phytotherapy Research утверждается, что эта скромная трава почти так же сильна, как морфин, в обезболивающем.
В недавней статье Phytotherapy Research утверждается, что эта скромная трава почти так же сильна, как морфин, в обезболивающем.
 Ментол, который является основным химическим компонентом мяты перечной, действует как эффективное противоотечное средство. Известно, что противоотечные средства уменьшают опухшие мембраны в носу, облегчая дыхание.Ментол также является отхаркивающим средством, что означает, что он способен разжижать и выводить слизь из легких. Поскольку мята перечная является антигистамином и антиоксидантом, она эффективна в борьбе с заложенными дыхательными путями, а также борется со многими вредными организмами, вторгающимися в ваши дыхательные пути. В статье, опубликованной Американским химическим обществом в 2015 году, ученые пришли к выводу, что: «Благодаря своим широким антимикробным свойствам [мята перечная] может быть полезным средством для лечения неосложненных инфекций кожи и дыхательных путей.”
Ментол, который является основным химическим компонентом мяты перечной, действует как эффективное противоотечное средство. Известно, что противоотечные средства уменьшают опухшие мембраны в носу, облегчая дыхание.Ментол также является отхаркивающим средством, что означает, что он способен разжижать и выводить слизь из легких. Поскольку мята перечная является антигистамином и антиоксидантом, она эффективна в борьбе с заложенными дыхательными путями, а также борется со многими вредными организмами, вторгающимися в ваши дыхательные пути. В статье, опубликованной Американским химическим обществом в 2015 году, ученые пришли к выводу, что: «Благодаря своим широким антимикробным свойствам [мята перечная] может быть полезным средством для лечения неосложненных инфекций кожи и дыхательных путей.”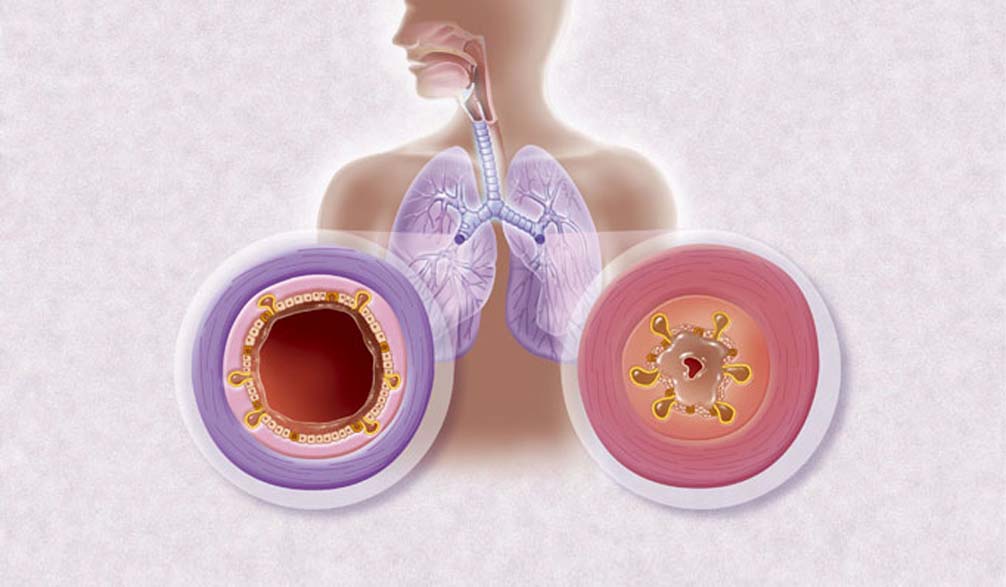 Корень увеличивает кровообращение в легких, позволяя дышать более глубоко и ясно. Его антигистаминные свойства также могут успокаивать раздраженные пазухи и другие респираторные раздражения. Исторически корень был провозглашен за его лечебные свойства индейской и латиноамериканской культурами.
Корень увеличивает кровообращение в легких, позволяя дышать более глубоко и ясно. Его антигистаминные свойства также могут успокаивать раздраженные пазухи и другие респираторные раздражения. Исторически корень был провозглашен за его лечебные свойства индейской и латиноамериканской культурами. К сожалению, в наши дни нет ускользающих загрязнителей, но природа на нашей стороне. Современная медицина продолжает находить целебные свойства во многих проверенных, старых домашних средствах, которые являются недорогими и общедоступными.Мы говорили это раньше и скажем еще раз, берегите себя. Посоветуйтесь со своим врачом, прежде чем лечить себя дома, и убедитесь, что вы не вводите в свой организм ничего, с чем ваше тело не может справиться.
К сожалению, в наши дни нет ускользающих загрязнителей, но природа на нашей стороне. Современная медицина продолжает находить целебные свойства во многих проверенных, старых домашних средствах, которые являются недорогими и общедоступными.Мы говорили это раньше и скажем еще раз, берегите себя. Посоветуйтесь со своим врачом, прежде чем лечить себя дома, и убедитесь, что вы не вводите в свой организм ничего, с чем ваше тело не может справиться. Операция по поводу бронхоэктазов проводится редко.
Операция по поводу бронхоэктазов проводится редко.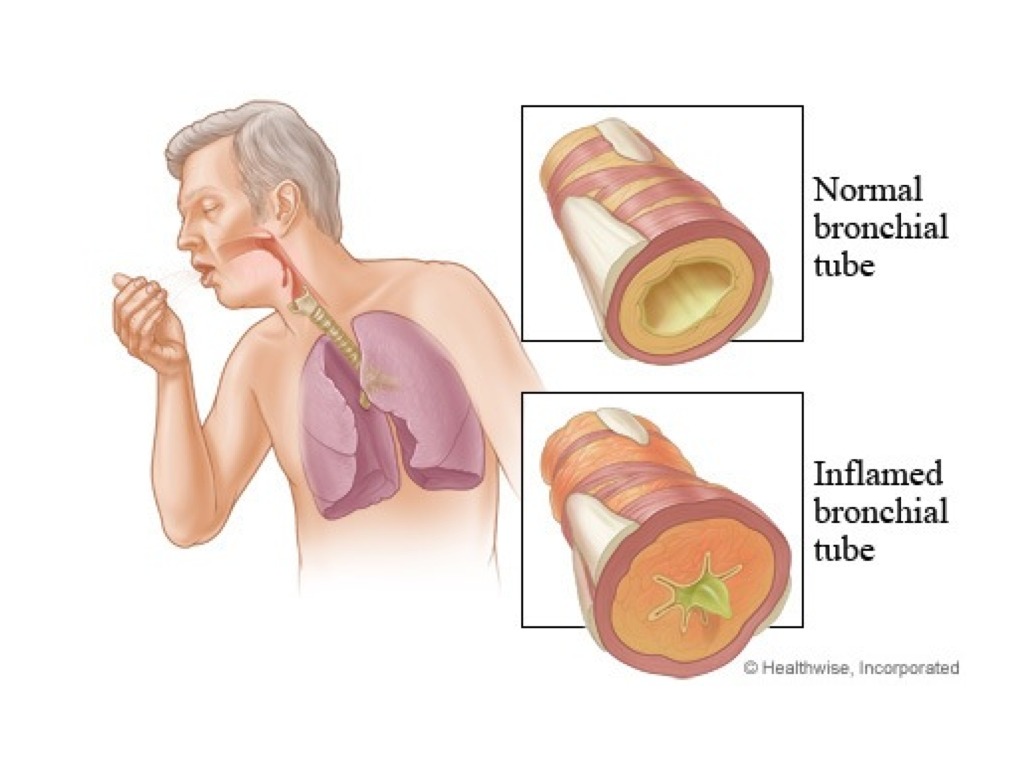



 Это может произойти в ответ на аллергическую реакцию (например, сенную лихорадку), после еды или употребления молочных продуктов (если у вас непереносимость лактозы) или когда вы простудились.
Это может произойти в ответ на аллергическую реакцию (например, сенную лихорадку), после еды или употребления молочных продуктов (если у вас непереносимость лактозы) или когда вы простудились.
 Он снимает боль, уменьшает воспаление и повышает сопротивляемость организма — именно так, как прописал врач!
Он снимает боль, уменьшает воспаление и повышает сопротивляемость организма — именно так, как прописал врач!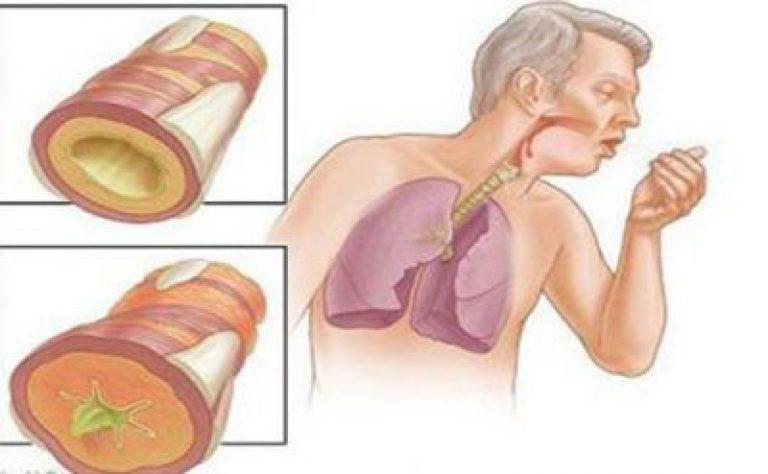 Вы также можете нанести несколько капель этих эфирных масел на носовой платок и глубоко вдохнуть, чтобы очистить носовые проходы.
Вы также можете нанести несколько капель этих эфирных масел на носовой платок и глубоко вдохнуть, чтобы очистить носовые проходы.
 Просить
ваш поставщик медицинских услуг, который больше всего относится к вам. Говорить о любом
у вас есть проблемы.
Просить
ваш поставщик медицинских услуг, который больше всего относится к вам. Говорить о любом
у вас есть проблемы.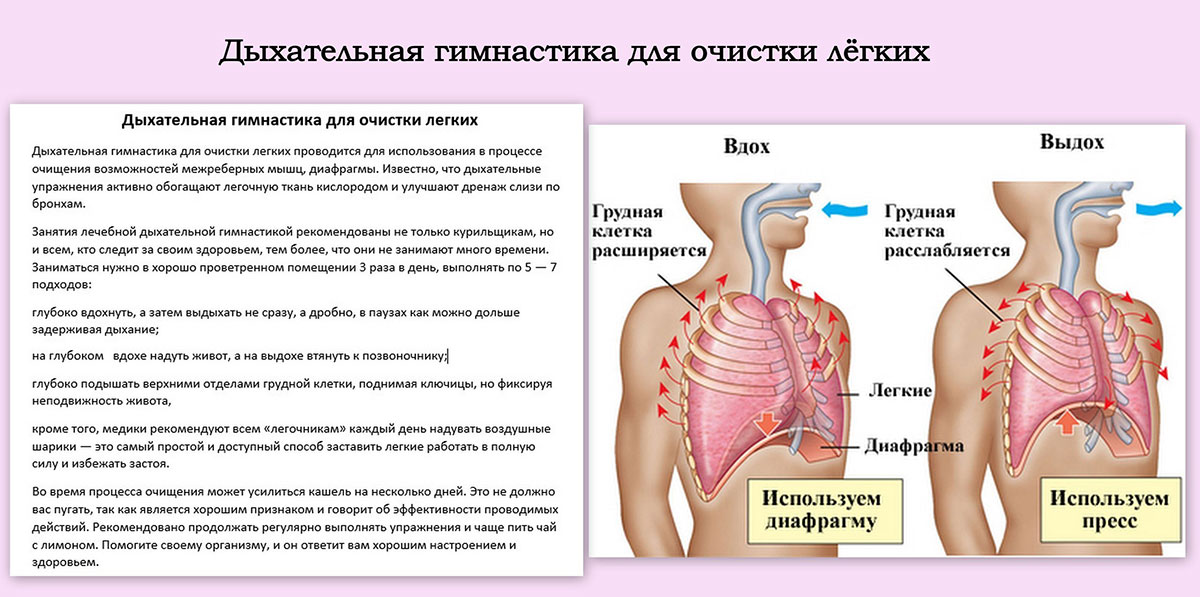 Возможно, вам придется прекратить прием некоторых лекарств до
процедура.
Возможно, вам придется прекратить прием некоторых лекарств до
процедура.
 Ты можешь
быть сонным и сбитым с толку, когда вы просыпаетесь от общей анестезии или
седация. Ваша медицинская бригада будет следить за вашими жизненно важными показателями, такими как
пульс и дыхание.
Ты можешь
быть сонным и сбитым с толку, когда вы просыпаетесь от общей анестезии или
седация. Ваша медицинская бригада будет следить за вашими жизненно важными показателями, такими как
пульс и дыхание.













 Фарингит диагностируется при видимых воспалительных процессах на задней стенке горла. Этот недуг чаще настигает взрослых и провоцируется многими факторами, отчего зависит определение типа фарингита. Он бывает вирусного, бактериального, грибкового похождения. Из статистических данных известно, что 70% случаев фарингита возникает в результате воздействия вирусов, 25% заболевания вызывается бактериями и 5% грибками.
Фарингит диагностируется при видимых воспалительных процессах на задней стенке горла. Этот недуг чаще настигает взрослых и провоцируется многими факторами, отчего зависит определение типа фарингита. Он бывает вирусного, бактериального, грибкового похождения. Из статистических данных известно, что 70% случаев фарингита возникает в результате воздействия вирусов, 25% заболевания вызывается бактериями и 5% грибками.




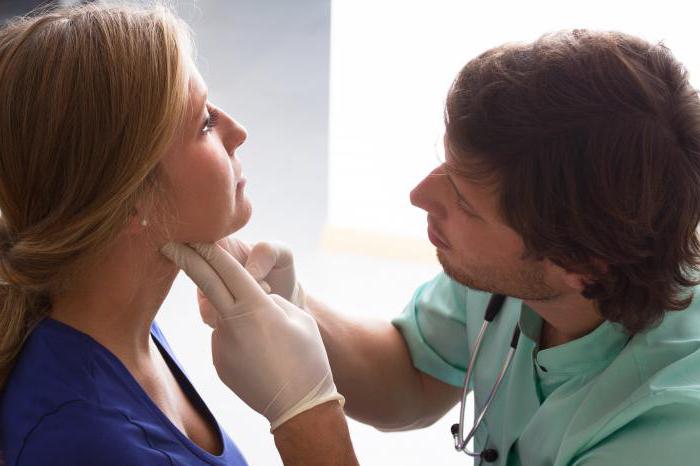



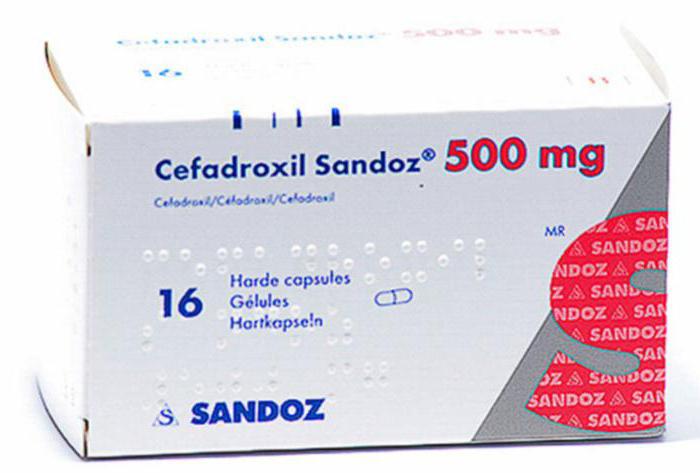
 Если иммунная система взрослого человека в полном порядке, фарингит вирусного происхождения он перенесет достаточно легко. Лечить эту форму заболевания антибактериальными препаратами нецелесообразно, так как они бессильны против вирусов. Однако если организм ослаблен, то бактериальная инфекция (стафилококковая, стрептококковая или пневмококковая) способна наслоиться на вирусную примерно на 3-5 дни болезни. В таком случае фарингит будет протекать существенно тяжелее. Более того – возникнет риск развития серьезных последствий. Когда опасность осложнения заболевания трахеитом, бронхитом, пневмонией, гнойными отитом и тонзиллитом становится очевидной, врач назначает пациенту лечение антибиотиками.
Если иммунная система взрослого человека в полном порядке, фарингит вирусного происхождения он перенесет достаточно легко. Лечить эту форму заболевания антибактериальными препаратами нецелесообразно, так как они бессильны против вирусов. Однако если организм ослаблен, то бактериальная инфекция (стафилококковая, стрептококковая или пневмококковая) способна наслоиться на вирусную примерно на 3-5 дни болезни. В таком случае фарингит будет протекать существенно тяжелее. Более того – возникнет риск развития серьезных последствий. Когда опасность осложнения заболевания трахеитом, бронхитом, пневмонией, гнойными отитом и тонзиллитом становится очевидной, врач назначает пациенту лечение антибиотиками. Местные средства применяют для более прицельного лечения. Их использование оправданно, если область распространения инфекции не очень большая. Отметим, что слизистая задней стенки горла может воспалиться и вследствие нарушения микрофлоры. Такое воспаление не имеет ничего общего с заражением патогенными бактериями. А значит, лечить его можно антибактериальными препаратами, обеспечивающими местное воздействие.
Местные средства применяют для более прицельного лечения. Их использование оправданно, если область распространения инфекции не очень большая. Отметим, что слизистая задней стенки горла может воспалиться и вследствие нарушения микрофлоры. Такое воспаление не имеет ничего общего с заражением патогенными бактериями. А значит, лечить его можно антибактериальными препаратами, обеспечивающими местное воздействие. «Мирамистин». Нужно сказать, что это не антибактериальный, а антисептический препарат. Данное средство уничтожает патогенные бактерии в процессе контакта с ними. Кроме того, оно не позволяет им размножаться. «Мирамистин» производится в форме аэрозоля, которым необходимо орошать глотку от 4 до 6 раз в сутки. Что-либо пить или принимать пищу сразу после орошения крайне нежелательно. Лечебный состав попросту сойдет со слизистой вместе с жидкостью или пищей – его эффект в таком случае будет недостаточным. Это лекарство рекомендуется применять в комбинации с антибиотиком.
«Мирамистин». Нужно сказать, что это не антибактериальный, а антисептический препарат. Данное средство уничтожает патогенные бактерии в процессе контакта с ними. Кроме того, оно не позволяет им размножаться. «Мирамистин» производится в форме аэрозоля, которым необходимо орошать глотку от 4 до 6 раз в сутки. Что-либо пить или принимать пищу сразу после орошения крайне нежелательно. Лечебный состав попросту сойдет со слизистой вместе с жидкостью или пищей – его эффект в таком случае будет недостаточным. Это лекарство рекомендуется применять в комбинации с антибиотиком. Лечение фарингита у взрослых противобактериальными средствами общего действия назначается лишь при тяжелом протекании заболевания. Зачастую в таком случае врач выписывает пенициллины (предпочтительная категория), цефалоспорины, макролиды и линкозамиды. Назовем самые эффективные препараты:
Лечение фарингита у взрослых противобактериальными средствами общего действия назначается лишь при тяжелом протекании заболевания. Зачастую в таком случае врач выписывает пенициллины (предпочтительная категория), цефалоспорины, макролиды и линкозамиды. Назовем самые эффективные препараты: Продолжительность курса лечения и дозировку может определить исключительно лечащий врач. Самовольничать нельзя. Существует слишком много нюансов, которые необходимо учитывать – например, возраст пациента, сопутствующие заболевания, наличие индивидуальной непереносимости компонентов лекарства или отсутствие таковой, беременность и так далее.
Продолжительность курса лечения и дозировку может определить исключительно лечащий врач. Самовольничать нельзя. Существует слишком много нюансов, которые необходимо учитывать – например, возраст пациента, сопутствующие заболевания, наличие индивидуальной непереносимости компонентов лекарства или отсутствие таковой, беременность и так далее. Фарингит считается относительно безопасным для здоровья и жизни заболеванием. Однако это вовсе не означает, что его можно не лечить, надеясь, что он само пройдет.
Фарингит считается относительно безопасным для здоровья и жизни заболеванием. Однако это вовсе не означает, что его можно не лечить, надеясь, что он само пройдет.






 Помните о том, что суточная дозировка парацетамола или ибупрофена не безгранична (!!!). При передозировке возможны тяжелые осложнения. Внимательно прочтите инструкцию к препарату, которым пользуетесь.
Помните о том, что суточная дозировка парацетамола или ибупрофена не безгранична (!!!). При передозировке возможны тяжелые осложнения. Внимательно прочтите инструкцию к препарату, которым пользуетесь.

 Наиболее частой причиной температурных и некоторых других реакций у детей младшего возраста являются режущиеся зубки, у детей старшего возраста – простудные инфекции.
Наиболее частой причиной температурных и некоторых других реакций у детей младшего возраста являются режущиеся зубки, у детей старшего возраста – простудные инфекции.


 После прививки нельзя оставлять ребенка в близком контакте с больным человеком, который простыл, чихает, кашляет, или же у него понос и т.д. В этом случае риск заболеть у ребенка очень большой.
После прививки нельзя оставлять ребенка в близком контакте с больным человеком, который простыл, чихает, кашляет, или же у него понос и т.д. В этом случае риск заболеть у ребенка очень большой.
 После прививки с ребенком можно гулять, если он нормально себя чувствует на улице, не капризничает и не просится домой.
После прививки с ребенком можно гулять, если он нормально себя чувствует на улице, не капризничает и не просится домой.
 Данная реакция обусловлена внутриклеточным размножением живых аттенуированных микобактерий с остаточной вирулентностью. Обратное развитие изменений происходит в течение 2—4 месяцев, а иногда и в более длительные сроки. На месте реакции остается поверхностный рубчик размером 3—10 мм. В случае если местная реакция имеет иной характер, ребенка следует проконсультировать у фтизиатра.
Данная реакция обусловлена внутриклеточным размножением живых аттенуированных микобактерий с остаточной вирулентностью. Обратное развитие изменений происходит в течение 2—4 месяцев, а иногда и в более длительные сроки. На месте реакции остается поверхностный рубчик размером 3—10 мм. В случае если местная реакция имеет иной характер, ребенка следует проконсультировать у фтизиатра.
 Введение АКДС-вакцины может также явиться причиной появления пронзительного крика, продолжающегося в течение нескольких часов и, по-видимому, связанного с развитием внутричерепной гипертензии.
Введение АКДС-вакцины может также явиться причиной появления пронзительного крика, продолжающегося в течение нескольких часов и, по-видимому, связанного с развитием внутричерепной гипертензии. )
)
 При этом помимо общемозгового синдрома (головная боль, рвота) могут определяться слабо выраженные менингеальные симпомы (ригидность затылочных мышц, симптомы Кернига, Брудзинского). В анализах спинномозговой жидкости содержится нормальное или слегка повышенное количество белка, лимфоцитарный плеоцитоз. Для проведения дифференциального диагноза с менингитами другой этиологии проводят вирусологическое и серологическое исследования. Лечение заключается в назначении противовирусных, дезинтоксикационных и дегидратационных средств.
При этом помимо общемозгового синдрома (головная боль, рвота) могут определяться слабо выраженные менингеальные симпомы (ригидность затылочных мышц, симптомы Кернига, Брудзинского). В анализах спинномозговой жидкости содержится нормальное или слегка повышенное количество белка, лимфоцитарный плеоцитоз. Для проведения дифференциального диагноза с менингитами другой этиологии проводят вирусологическое и серологическое исследования. Лечение заключается в назначении противовирусных, дезинтоксикационных и дегидратационных средств.


 Не следует ставить перед родителями вопрос о немедленном проведении прививок перед поступлением или сразу после поступления ребенка в детское или дошкольное учреждение. В детском учреждении ребенок попадает в условия большой микробной и вирусной обсемененности, у него изменяется привычный режим, возникает эмоциональный стресс, все это неблагоприятно влияет на его здоровье и потому несовместимо с прививкой.
Не следует ставить перед родителями вопрос о немедленном проведении прививок перед поступлением или сразу после поступления ребенка в детское или дошкольное учреждение. В детском учреждении ребенок попадает в условия большой микробной и вирусной обсемененности, у него изменяется привычный режим, возникает эмоциональный стресс, все это неблагоприятно влияет на его здоровье и потому несовместимо с прививкой.
 Противопоказанием к введению живых вакцин является первичный иммунодефицит. И, наконец, патологическая реакция, непосредственно обусловленная прививкой, является противопоказанием к использованию в дальнейшем данной вакцины.
Противопоказанием к введению живых вакцин является первичный иммунодефицит. И, наконец, патологическая реакция, непосредственно обусловленная прививкой, является противопоказанием к использованию в дальнейшем данной вакцины.

 Поэтому в истории цивилизации имеются трагичные события пандемий. Так, в 1918 году в мире свирепствовала «Испанка»-новая модификация гриппа А, унесшая более 50 миллионов человеческих жизней. Если бы в те времена технологии позволяли создавать вакцины, таких жертв никогда бы не было. Каждый год вакцина с учётом этой изменчивости совершенствуется по технологии производства.
Поэтому в истории цивилизации имеются трагичные события пандемий. Так, в 1918 году в мире свирепствовала «Испанка»-новая модификация гриппа А, унесшая более 50 миллионов человеческих жизней. Если бы в те времена технологии позволяли создавать вакцины, таких жертв никогда бы не было. Каждый год вакцина с учётом этой изменчивости совершенствуется по технологии производства. Известно, что современные вакцины против гриппа регламентированы в профилактике инфекции у беременных второго и третьего триместров гестации. Доказано также, что при высокой угрозе заразиться гриппом, безопасно прививать женщин и в первом триместре беременности. Так поступают во многих странах Европы и США, причём уже более 15-ти лет.
Известно, что современные вакцины против гриппа регламентированы в профилактике инфекции у беременных второго и третьего триместров гестации. Доказано также, что при высокой угрозе заразиться гриппом, безопасно прививать женщин и в первом триместре беременности. Так поступают во многих странах Европы и США, причём уже более 15-ти лет. Мамы, не допускайте, пожалуйста, такого!!!
Мамы, не допускайте, пожалуйста, такого!!! Актуальность гриппа
Актуальность гриппа Противопоказания для вакцинации
Противопоказания для вакцинации Почему взрослым вводят одну дозу вакцины, против гриппа, а некоторым детям советуют две?
Почему взрослым вводят одну дозу вакцины, против гриппа, а некоторым детям советуют две?
 Вакцины для профилактики гриппа
Вакцины для профилактики гриппа 

 д.). Всего с этого периода использовано более 18 млн. доз вакцины. Безопасность и эффективность применения вакцины идентична с имеющей опыт использования в нашей стране вакцины Ваксигрип.
д.). Всего с этого периода использовано более 18 млн. доз вакцины. Безопасность и эффективность применения вакцины идентична с имеющей опыт использования в нашей стране вакцины Ваксигрип.


 ч. вакцин для профилактики гриппа может вызывать реакции.
ч. вакцин для профилактики гриппа может вызывать реакции. Все эти симптомы кратковременны и исчезают спонтанно, как правило, через 1–2 дня.
Все эти симптомы кратковременны и исчезают спонтанно, как правило, через 1–2 дня. После нормализации состояния (снижения температуры и выздоровления) или перехода хронического заболевания в стадию ремиссии можно вводить вакцину.
После нормализации состояния (снижения температуры и выздоровления) или перехода хронического заболевания в стадию ремиссии можно вводить вакцину.  Пациенты с хроническими заболеваниями хорошо переносят вакцинацию и у них развивается достаточная защита от заболевания. Проведенная прививка не приводит к обострению хронического заболевания, в то время как перенесенный грипп с большой долей вероятности может привести к обострению хронического заболевания и утяжелению его дальнейшего течения.
Пациенты с хроническими заболеваниями хорошо переносят вакцинацию и у них развивается достаточная защита от заболевания. Проведенная прививка не приводит к обострению хронического заболевания, в то время как перенесенный грипп с большой долей вероятности может привести к обострению хронического заболевания и утяжелению его дальнейшего течения. д.), с заболеваниями легких, почек, эндокринной системы, с иммунодефицитами и т.д. К сожалению, иногда именно эти состояния ошибочно рассматриваются как противопоказания для проведения вакцинации против гриппа. Хотя такие лица требуют первоочередной защиты.
д.), с заболеваниями легких, почек, эндокринной системы, с иммунодефицитами и т.д. К сожалению, иногда именно эти состояния ошибочно рассматриваются как противопоказания для проведения вакцинации против гриппа. Хотя такие лица требуют первоочередной защиты. Кроме того, ежегодно обновляются варианты вирусов гриппа, которые входят в состав вакцин. Так что стоит прививаться ежегодно.
Кроме того, ежегодно обновляются варианты вирусов гриппа, которые входят в состав вакцин. Так что стоит прививаться ежегодно.
 Отдельным пациентам (например, с аллергическими заболеваниями) врач может назначить медикаментозную подготовку. У больных хроническими заболеваниями вакцинация проводится на фоне приема обычной терапии.
Отдельным пациентам (например, с аллергическими заболеваниями) врач может назначить медикаментозную подготовку. У больных хроническими заболеваниями вакцинация проводится на фоне приема обычной терапии. Единственным условием является то, что обе вакцины будут введены в разные участки тела.
Единственным условием является то, что обе вакцины будут введены в разные участки тела.  А если бы вы не сделали прививку и заразились гриппом, то такие осложнения могли бы быть и исход заболевания мог бы быть неблагоприятным.
А если бы вы не сделали прививку и заразились гриппом, то такие осложнения могли бы быть и исход заболевания мог бы быть неблагоприятным. Система учится работать с антигеном. Но если эти антигены безопасны в плане осложнений, то при встрече с дикими возбудителями, иммунная система будет работать гораздо интенсивнее и ее тренировка будет идти через болезнь. А болезнь – это всегда риск осложнений, и даже смертельного исхода. Я совершенно не соглашусь с утверждениями, что прививкой мы расслабляем иммунную систему, что она будет работать только с вакцинами и хуже реагировать на какие-то другие возбудители. Для такого утверждения нет ни теоретических, ни практических оснований.
Система учится работать с антигеном. Но если эти антигены безопасны в плане осложнений, то при встрече с дикими возбудителями, иммунная система будет работать гораздо интенсивнее и ее тренировка будет идти через болезнь. А болезнь – это всегда риск осложнений, и даже смертельного исхода. Я совершенно не соглашусь с утверждениями, что прививкой мы расслабляем иммунную систему, что она будет работать только с вакцинами и хуже реагировать на какие-то другие возбудители. Для такого утверждения нет ни теоретических, ни практических оснований. Ведь показатели заболеваемости среди детей обычно в два-три раза выше, чем у взрослых,. А 90 процентов госпитализированных при гриппе – дети. У них заболевание протекает тяжело и именно их надо защищать в первую очередь.
Ведь показатели заболеваемости среди детей обычно в два-три раза выше, чем у взрослых,. А 90 процентов госпитализированных при гриппе – дети. У них заболевание протекает тяжело и именно их надо защищать в первую очередь. Для удобства вакцинации работающих на предприятиях организуются выездные прививочные бригады. В составе выездной бригады в обязательном порядке присутствует врач, который осуществит осмотр пациентов и определит показания и противопоказания к вакцинации.
Для удобства вакцинации работающих на предприятиях организуются выездные прививочные бригады. В составе выездной бригады в обязательном порядке присутствует врач, который осуществит осмотр пациентов и определит показания и противопоказания к вакцинации.  При охвате менее чем 40% работающих, коллективный иммунитет практически не работает.
При охвате менее чем 40% работающих, коллективный иммунитет практически не работает. Хотя для большинства родителей разницы не существует, необходимо знать, чем они отличаются.
Хотя для большинства родителей разницы не существует, необходимо знать, чем они отличаются. Различают несколько видов осложнений.
Различают несколько видов осложнений. В связи с этим решается вопрос о полном переходе на инактивированные вакцины (неживые).
В связи с этим решается вопрос о полном переходе на инактивированные вакцины (неживые). Встречается крайне редко. За последние 6 лет в России — 4 ребенка.
Встречается крайне редко. За последние 6 лет в России — 4 ребенка. С тех пор появилось огромное количество препаратов от самых разных болезней, в том числе и от гриппа, но ответа на самый главный вопрос – нужно ли ставить прививки – как не было, так и нет. Вакцинация против гриппа имеет свои плюсы и минусы. Попробуем разобраться.
С тех пор появилось огромное количество препаратов от самых разных болезней, в том числе и от гриппа, но ответа на самый главный вопрос – нужно ли ставить прививки – как не было, так и нет. Вакцинация против гриппа имеет свои плюсы и минусы. Попробуем разобраться.
 В России оптимальное время для этой процедуры – октябрь-ноябрь. Так как вирус активен в нашей стране с декабря по март, полноценный иммунитет после вакцинации вполне успеет сформироваться.
В России оптимальное время для этой процедуры – октябрь-ноябрь. Так как вирус активен в нашей стране с декабря по март, полноценный иммунитет после вакцинации вполне успеет сформироваться.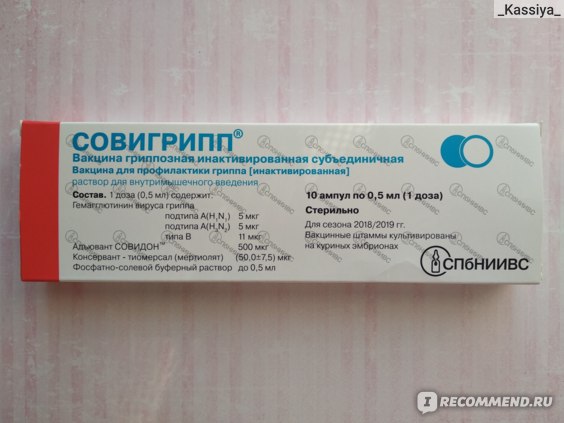 Наряду с другими вакцинами, разрешенными к использованию на территории России, активно применяются инактивированные «Инфлювак» (Голландия) и «Ваксигрип» (Франция). Все вышеперечисленные препараты отвечают требованиям Европейской Фармакопеи (уровень защиты более 70%) и являются эффективными препаратами для профилактики гриппа. К инактивированным расщепленным вакцинам также относятся «Флюарикс» (Бельгия), «Бегривак» (Германия), «Гриппол» (Россия) и «Агриппал» (Германия).
Наряду с другими вакцинами, разрешенными к использованию на территории России, активно применяются инактивированные «Инфлювак» (Голландия) и «Ваксигрип» (Франция). Все вышеперечисленные препараты отвечают требованиям Европейской Фармакопеи (уровень защиты более 70%) и являются эффективными препаратами для профилактики гриппа. К инактивированным расщепленным вакцинам также относятся «Флюарикс» (Бельгия), «Бегривак» (Германия), «Гриппол» (Россия) и «Агриппал» (Германия). Ежегодно прививаться должны сотрудники больниц и поликлиник, учителя и персонал детских учреждений. Обязательно вакцинируйтесь, если вам предстоит контактировать с малышами в возрасте до полугода.
Ежегодно прививаться должны сотрудники больниц и поликлиник, учителя и персонал детских учреждений. Обязательно вакцинируйтесь, если вам предстоит контактировать с малышами в возрасте до полугода.
 И лучшее тому доказательство – показания к применению. Данными вакцинами разрешено прививать полугодовалых детей и беременных женщин.
И лучшее тому доказательство – показания к применению. Данными вакцинами разрешено прививать полугодовалых детей и беременных женщин. Сотни миллионов американцев безопасно получили вакцины от гриппа за последние 50 лет, и были проведены обширные исследования, подтверждающие безопасность вакцин от гриппа.
Сотни миллионов американцев безопасно получили вакцины от гриппа за последние 50 лет, и были проведены обширные исследования, подтверждающие безопасность вакцин от гриппа.

 Поговорите со своим врачом, если у вас есть какие-либо вопросы относительно того, какие варианты вакцины против гриппа лучше всего подходят вам и вашей семье. См. Дополнительную информацию в разделе «Вакцинация: кому следует это делать, кому не следует и кому следует принимать меры предосторожности».
Поговорите со своим врачом, если у вас есть какие-либо вопросы относительно того, какие варианты вакцины против гриппа лучше всего подходят вам и вашей семье. См. Дополнительную информацию в разделе «Вакцинация: кому следует это делать, кому не следует и кому следует принимать меры предосторожности». Любой желающий может сообщить в VAERS о возможных побочных эффектах вакцины. Как правило, отчеты VAERS не могут определить, было ли нежелательное явление вызвано вакциной, но эти отчеты могут помочь определить, необходимы ли дальнейшие исследования.
Любой желающий может сообщить в VAERS о возможных побочных эффектах вакцины. Как правило, отчеты VAERS не могут определить, было ли нежелательное явление вызвано вакциной, но эти отчеты могут помочь определить, необходимы ли дальнейшие исследования.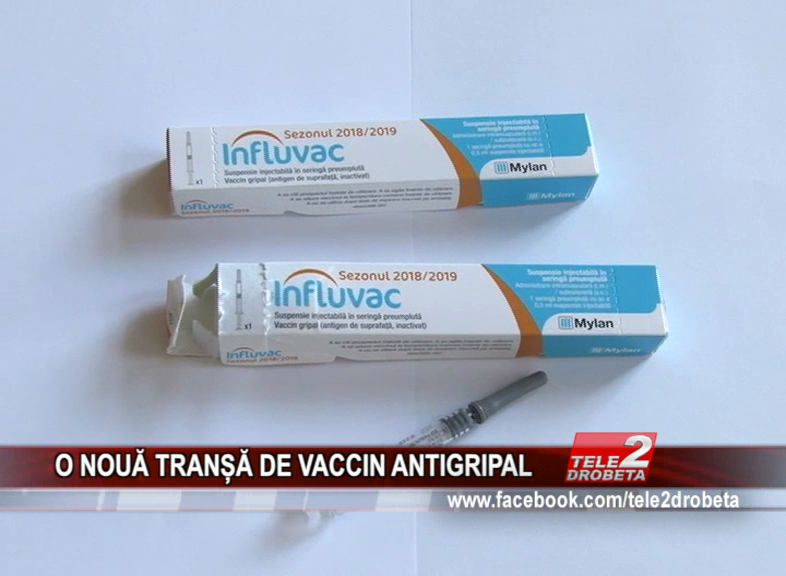

 Грипп распространяется мелкими каплями из
нос, горло или рот инфицированного человека.Симптомы гриппа начинаются через 48 часов.
после контакта с вирусом. Они состоят из озноба, лихорадки, генерализованного
ломота и боли, головная боль и респираторные симптомы (боль в горле, насморк, кашель).
Выраженность и тип симптомов могут различаться. Большинство людей полностью выздоравливают в
неделя. Риск серьезных осложнений (например, пневмонии и смерти) выше в
очень молодые, очень старые и хронически больные.
Грипп распространяется мелкими каплями из
нос, горло или рот инфицированного человека.Симптомы гриппа начинаются через 48 часов.
после контакта с вирусом. Они состоят из озноба, лихорадки, генерализованного
ломота и боли, головная боль и респираторные симптомы (боль в горле, насморк, кашель).
Выраженность и тип симптомов могут различаться. Большинство людей полностью выздоравливают в
неделя. Риск серьезных осложнений (например, пневмонии и смерти) выше в
очень молодые, очень старые и хронически больные.

 чем тот, у кого никогда не было СГБ.
чем тот, у кого никогда не было СГБ.
 лечение.
лечение. Немедленно сообщите своему врачу или обратитесь в ближайший к вам отдел неотложной и неотложной помощи.
больница, если вы заметите что-либо из следующего:
Немедленно сообщите своему врачу или обратитесь в ближайший к вам отдел неотложной и неотложной помощи.
больница, если вы заметите что-либо из следующего:
 Вспышки гриппа случаются каждый год.
Вспышки гриппа случаются каждый год.
 Если у вас есть дети младше 5 лет или у которых есть проблемы со здоровьем, всем, кто живет в доме, следует сделать прививку от гриппа. Это особенно важно, если у вас есть дети младше 6 месяцев или член вашей семьи беременен.
Если у вас есть дети младше 5 лет или у которых есть проблемы со здоровьем, всем, кто живет в доме, следует сделать прививку от гриппа. Это особенно важно, если у вас есть дети младше 6 месяцев или член вашей семьи беременен. Хотя вакцина не опасна для детей младше 6 месяцев, она не работает.
Хотя вакцина не опасна для детей младше 6 месяцев, она не работает. Из-за нехватки вакцина против назального гриппа недоступна в Канаде на сезон 2019/2020 гг.
Из-за нехватки вакцина против назального гриппа недоступна в Канаде на сезон 2019/2020 гг. 

 А у людей, которые прошли вакцинацию и все равно заболеют, они часто испытывают менее серьезные симптомы.
А у людей, которые прошли вакцинацию и все равно заболеют, они часто испытывают менее серьезные симптомы.
 «У пациентов также может развиться инфекция в месте инъекции, которая проявляется в ухудшении покраснения, отека, тепла и нежности», — говорит доктор Тиг. Вам также следует немедленно обратиться за медицинской помощью при таком типе реакции.
«У пациентов также может развиться инфекция в месте инъекции, которая проявляется в ухудшении покраснения, отека, тепла и нежности», — говорит доктор Тиг. Вам также следует немедленно обратиться за медицинской помощью при таком типе реакции. На меня повлияли три фактора: два крутых друга, каждый из которых впервые провел неделю в постели с гриппом; врач сказал моей жене, что ей следует сделать прививку «ради других»; и австралийский врач интенсивной терапии сообщил мне в Твиттере, что зимой, предшествовавшей нашей, у них было больше серьезных случаев гриппа, чем обычно. К сожалению, у меня появились симптомы гриппа в течение нескольких часов после вакцинации, поэтому я не знал, у кого, скорее всего, будут побочные эффекты от вакцины.Может быть, это у меня впервые? Могу ли я получить их снова, если мне сделают прививку в следующем году?
На меня повлияли три фактора: два крутых друга, каждый из которых впервые провел неделю в постели с гриппом; врач сказал моей жене, что ей следует сделать прививку «ради других»; и австралийский врач интенсивной терапии сообщил мне в Твиттере, что зимой, предшествовавшей нашей, у них было больше серьезных случаев гриппа, чем обычно. К сожалению, у меня появились симптомы гриппа в течение нескольких часов после вакцинации, поэтому я не знал, у кого, скорее всего, будут побочные эффекты от вакцины.Может быть, это у меня впервые? Могу ли я получить их снова, если мне сделают прививку в следующем году?
 У меня был аншлаг. Ни один из симптомов не был серьезным, но их было достаточно, чтобы помешать мне провести эффективный день. Я рано лег спать, крепко спал, а на следующее утро был в порядке.
У меня был аншлаг. Ни один из симптомов не был серьезным, но их было достаточно, чтобы помешать мне провести эффективный день. Я рано лег спать, крепко спал, а на следующее утро был в порядке. Мне было трудно в это поверить, но я знал, что она могла быть права. Возможно, она была. Авторы JAMA рандомизировали 336 человек либо для вакцины, либо для плацебо и обнаружили одинаковую частоту побочных эффектов в двух группах, предполагая, что не было никаких побочных эффектов, связанных с вакциной. Но если побочные эффекты возникают, скажем, у одного из 20 или даже меньшего числа людей, исследование явно недостаточно полно (это означает, что в исследовании недостаточно людей, чтобы прийти к уверенному заключению).
Мне было трудно в это поверить, но я знал, что она могла быть права. Возможно, она была. Авторы JAMA рандомизировали 336 человек либо для вакцины, либо для плацебо и обнаружили одинаковую частоту побочных эффектов в двух группах, предполагая, что не было никаких побочных эффектов, связанных с вакциной. Но если побочные эффекты возникают, скажем, у одного из 20 или даже меньшего числа людей, исследование явно недостаточно полно (это означает, что в исследовании недостаточно людей, чтобы прийти к уверенному заключению). Общий вывод таков: «Эти симптомы не привели к снижению способности выполнять обычные повседневные дела.«Я бы, думаю, боролся со своим гриппоподобным заболеванием, чтобы пойти на работу, если бы мне пришлось, хотя за семь лет в школе я пропустил ни дня, а только два дня за 25 лет в The BMJ .
Общий вывод таков: «Эти симптомы не привели к снижению способности выполнять обычные повседневные дела.«Я бы, думаю, боролся со своим гриппоподобным заболеванием, чтобы пойти на работу, если бы мне пришлось, хотя за семь лет в школе я пропустил ни дня, а только два дня за 25 лет в The BMJ . Исследователи, которые справедливо верят в высокую эффективность вакцин, не захотят, чтобы людей отвлекали от вакцинации. Но пациенты заинтересованы как в эффективности, так и в побочных эффектах, и если они хотят дать действительно информированное согласие, им нужны доказательства высокого качества по обоим.Медсестра, которая проводила вакцинацию, не дала мне никакой информации (возможно, потому, что она знала, что я врач, а я не спрашивал), и сказала моей жене, что у меня нет побочных эффектов (возможно, она читала исследование JAMA ).
Исследователи, которые справедливо верят в высокую эффективность вакцин, не захотят, чтобы людей отвлекали от вакцинации. Но пациенты заинтересованы как в эффективности, так и в побочных эффектах, и если они хотят дать действительно информированное согласие, им нужны доказательства высокого качества по обоим.Медсестра, которая проводила вакцинацию, не дала мне никакой информации (возможно, потому, что она знала, что я врач, а я не спрашивал), и сказала моей жене, что у меня нет побочных эффектов (возможно, она читала исследование JAMA ).
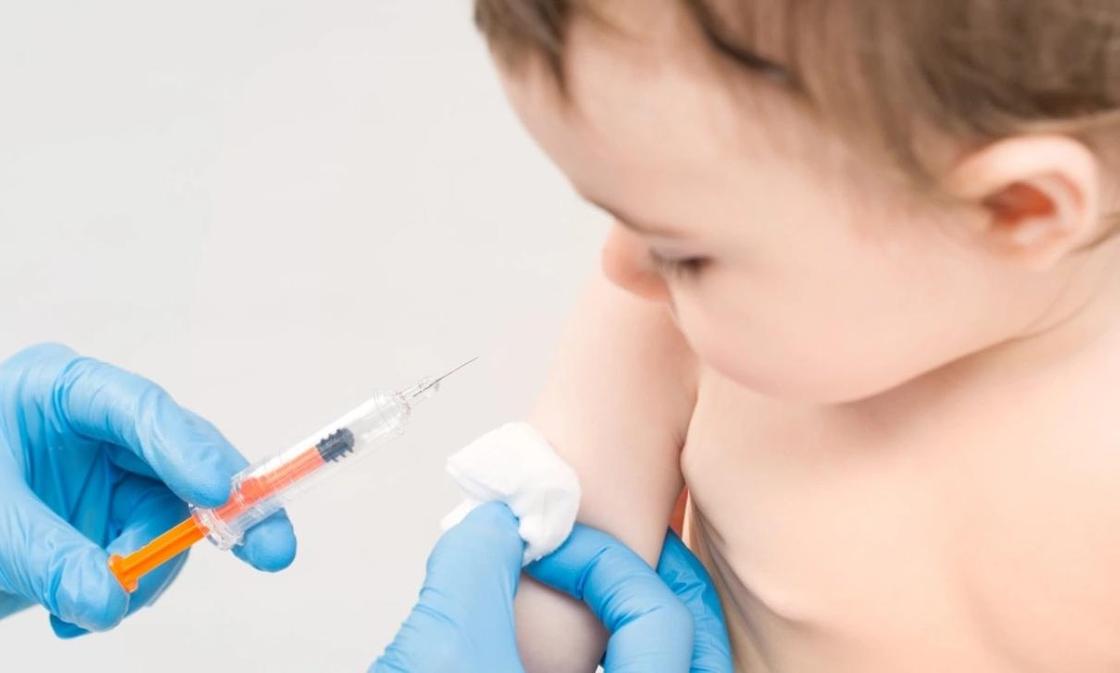

 После вакцинации сильно надавите на место укола, не теряя в течение 10 минут, чтобы снизить риск образования синяков.Пожалуйста, посетите веб-сайт Medsafe www.medsafe.govt.nz для получения технических характеристик PRADAXA ® , CLEXANE ® и BRILINTA ® .
После вакцинации сильно надавите на место укола, не теряя в течение 10 минут, чтобы снизить риск образования синяков.Пожалуйста, посетите веб-сайт Medsafe www.medsafe.govt.nz для получения технических характеристик PRADAXA ® , CLEXANE ® и BRILINTA ® .
 Исследования показали, что вакцины против гриппа, содержащие один микрограмм или меньше овальбумина, не вызывают анафилаксию у чувствительных людей. Остаточный овальбумин в одной дозе INFLUVAC ® TETRA, AFLURIA ® QUAD или AFLURIA QUAD ® JUNIOR ниже этого предела.
Исследования показали, что вакцины против гриппа, содержащие один микрограмм или меньше овальбумина, не вызывают анафилаксию у чувствительных людей. Остаточный овальбумин в одной дозе INFLUVAC ® TETRA, AFLURIA ® QUAD или AFLURIA QUAD ® JUNIOR ниже этого предела. Белок гемагглютинин для каждого штамма собирают и очищают для использования в вакцине.
Белок гемагглютинин для каждого штамма собирают и очищают для использования в вакцине.
 Инактивированные вакцины против гриппа, такие как INFLUVAC ® TETRA, AFLURIA ® QUAD или AFLURIA ® QUAD JUNIOR, не могут вызывать грипп, поскольку вакцины не содержат живых вирусов.
Инактивированные вакцины против гриппа, такие как INFLUVAC ® TETRA, AFLURIA ® QUAD или AFLURIA ® QUAD JUNIOR, не могут вызывать грипп, поскольку вакцины не содержат живых вирусов.
 Ацетаминофен (например, Тайленол ) можно давать каждые 4 часа.
Ацетаминофен (например, Тайленол ) можно давать каждые 4 часа. Шишка может сохраняться, но не навсегда.
Шишка может сохраняться, но не навсегда.

 Не существует конкретного числа лихорадок, которое считается ненормальным, но температура выше 105 у здоровых детей встречается нечасто.
Не существует конкретного числа лихорадок, которое считается ненормальным, но температура выше 105 у здоровых детей встречается нечасто. Если этого не произошло, позвоните.
Если этого не произошло, позвоните.


















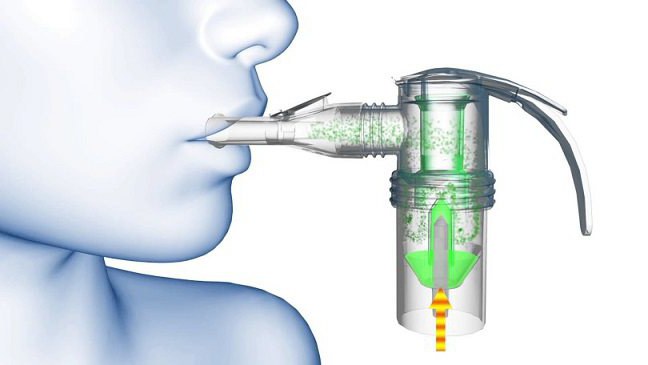
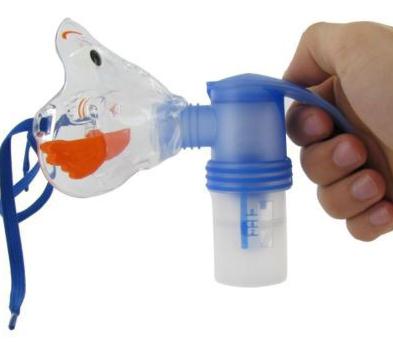


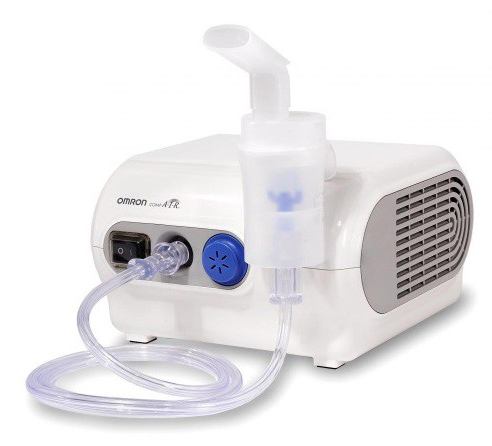
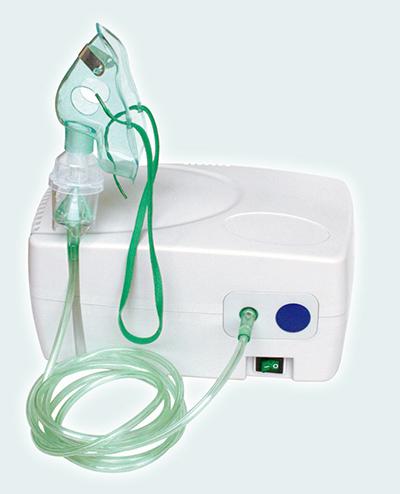










 Перед использованием различных лекарств нужно выяснить причину возникновения боли в горле. Если это связано с бактериальной инфекцией, потребуется использование антибиотиков, а другие лекарства для ингаляций небулайзером будут эффективны при механическом раздражении горла от сильного кашля и стекания слизи по задней стенки гортани.
Перед использованием различных лекарств нужно выяснить причину возникновения боли в горле. Если это связано с бактериальной инфекцией, потребуется использование антибиотиков, а другие лекарства для ингаляций небулайзером будут эффективны при механическом раздражении горла от сильного кашля и стекания слизи по задней стенки гортани.

 Помогает проведение ручного массажа головы или плечевого пояса, отдых в течение нескольких минут в горизонтальном положении, полноценный сон ночью и перерывы в работе.
Помогает проведение ручного массажа головы или плечевого пояса, отдых в течение нескольких минут в горизонтальном положении, полноценный сон ночью и перерывы в работе. При существующей предрасположенности к отитам, связанной с анатомическим особенностями строения уха, никогда не стоит переохлаждать голову, ни зимой, ни летом.
При существующей предрасположенности к отитам, связанной с анатомическим особенностями строения уха, никогда не стоит переохлаждать голову, ни зимой, ни летом.
 Шейный спондилез и остеохондроз не являются установленными причинами головной боли. Если причиной головной боли являются миофасциальные болезненные точки, такая головная боль рассматривается как «Головную боль напряжения».
Шейный спондилез и остеохондроз не являются установленными причинами головной боли. Если причиной головной боли являются миофасциальные болезненные точки, такая головная боль рассматривается как «Головную боль напряжения». Поэтому повреждение в любой анатомической области, получающей иннервацию этих нервов, может сопровождаться болевыми ощущениями в области уха (отраженной оталгией).
Поэтому повреждение в любой анатомической области, получающей иннервацию этих нервов, может сопровождаться болевыми ощущениями в области уха (отраженной оталгией). При некоторых заболеваниях, например, при мигрени, интенсивная головная боль является основным проявлением болезни. Головная боль может быть длительной и ноющей или резкой и нестерпимой, может охватывать всю голову или ощущаться только в висках.
При некоторых заболеваниях, например, при мигрени, интенсивная головная боль является основным проявлением болезни. Головная боль может быть длительной и ноющей или резкой и нестерпимой, может охватывать всю голову или ощущаться только в висках. А криз, в свою очередь, может привести к осложнениям: инсульту и инфаркту миокарда. Психогенная головная боль. Под этим названием объединяют головную боль от напряжения психического или физического характера, а также боль при тревожных состояниях и депрессии. При подобных состояниях бывает трудно описать характер боли – она может оказаться то ноющей, то давящей, то сосредоточенной в затылочных, височных или лобных областях, то распространенной по всей голове. Диагностика и лечение головных болей индивидуальны для каждого больного и зачастую требуют привлечения специалистов по медицинской психологии и психоневрологии. Головная боль является основным и зачастую единственным проявлением мигрени – заболевания, связанного с нарушением тонуса мозговых сосудов. Мигренью чаще страдают женщины: первые приступы начинаются в возрасте от 10 до 30 лет. При классической мигрени сначала появляется аура в виде нечеткости зрения, затуманивания предметов и т.
А криз, в свою очередь, может привести к осложнениям: инсульту и инфаркту миокарда. Психогенная головная боль. Под этим названием объединяют головную боль от напряжения психического или физического характера, а также боль при тревожных состояниях и депрессии. При подобных состояниях бывает трудно описать характер боли – она может оказаться то ноющей, то давящей, то сосредоточенной в затылочных, височных или лобных областях, то распространенной по всей голове. Диагностика и лечение головных болей индивидуальны для каждого больного и зачастую требуют привлечения специалистов по медицинской психологии и психоневрологии. Головная боль является основным и зачастую единственным проявлением мигрени – заболевания, связанного с нарушением тонуса мозговых сосудов. Мигренью чаще страдают женщины: первые приступы начинаются в возрасте от 10 до 30 лет. При классической мигрени сначала появляется аура в виде нечеткости зрения, затуманивания предметов и т. п. Затем нарастает односторонняя пульсирующая головная боль, которая может отдавать в глаз и сопровождаться тошнотой, рвотой, звуко- и светобоязнью.
п. Затем нарастает односторонняя пульсирующая головная боль, которая может отдавать в глаз и сопровождаться тошнотой, рвотой, звуко- и светобоязнью. Как правило, приступы возникают ежедневно на протяжении нескольких недель или даже месяцев, после чего исчезают на годы. Чаще всего хортоновской головной болью страдают мужчины старше 20 лет. Если сильная головная боль возникла одновременно с лихорадкой, это может сигнализировать о начале менингита – воспаления мозговых оболочек. При менингите головная боль сильная, может быть давящей на глаза, сопровождаться тошнотой и рвотой. Одновременно возникают и другие проявления менингита — например, невозможно прикоснуться подбородком к груди, могут возникнуть нарушения сознания. С другой стороны, высокая температура сама по себе вызывает головную боль, которая, впрочем, проходит после приема аспирина или парацетамола. Внезапная сильная головная боль (часто с потерей сознания или нарушением чувствительности в какой-либо области тела) возникает при кровоизлиянии в мозг (геморрагическом инсульте). Как правило, оно происходит при повышении артериального давления и атеросклерозе мозговых сосудов.
Как правило, приступы возникают ежедневно на протяжении нескольких недель или даже месяцев, после чего исчезают на годы. Чаще всего хортоновской головной болью страдают мужчины старше 20 лет. Если сильная головная боль возникла одновременно с лихорадкой, это может сигнализировать о начале менингита – воспаления мозговых оболочек. При менингите головная боль сильная, может быть давящей на глаза, сопровождаться тошнотой и рвотой. Одновременно возникают и другие проявления менингита — например, невозможно прикоснуться подбородком к груди, могут возникнуть нарушения сознания. С другой стороны, высокая температура сама по себе вызывает головную боль, которая, впрочем, проходит после приема аспирина или парацетамола. Внезапная сильная головная боль (часто с потерей сознания или нарушением чувствительности в какой-либо области тела) возникает при кровоизлиянии в мозг (геморрагическом инсульте). Как правило, оно происходит при повышении артериального давления и атеросклерозе мозговых сосудов. Если приступы головной боли начались ни с того ни с сего и быстро стали регулярными и интенсивными, не стоит откладывать визит к неврологу – такая боль часто бывает первым проявлением опухоли головного мозга. Нередко боль сопровождается тошнотой, головокружением, двоением в глазах. Схожая боль может также наблюдаться при гематоме (скоплении крови) под мозговой оболочкой или при абсцессе (нагноении) мозга. Причиной головной боли может быть шейный остеохондроз, спондилоартрит, радикулит и другие заболевания этого отдела позвоночника часто сопровождаются головной болью. Причиной боли в лобной и височных областях может стать воспаление придаточных пазух носа – например, гайморит или фронтит. При отите головные боли захватывают околоушное пространство, могут быть очень сильными и острыми («стреляет в ухе»). Усиление головной боли на фоне отита или распространение ее на другие участки головы, одновременно с возникновением тошноты и рвоты может быть признаком распространения инфекции и требует немедленного обращения к врачу.
Если приступы головной боли начались ни с того ни с сего и быстро стали регулярными и интенсивными, не стоит откладывать визит к неврологу – такая боль часто бывает первым проявлением опухоли головного мозга. Нередко боль сопровождается тошнотой, головокружением, двоением в глазах. Схожая боль может также наблюдаться при гематоме (скоплении крови) под мозговой оболочкой или при абсцессе (нагноении) мозга. Причиной головной боли может быть шейный остеохондроз, спондилоартрит, радикулит и другие заболевания этого отдела позвоночника часто сопровождаются головной болью. Причиной боли в лобной и височных областях может стать воспаление придаточных пазух носа – например, гайморит или фронтит. При отите головные боли захватывают околоушное пространство, могут быть очень сильными и острыми («стреляет в ухе»). Усиление головной боли на фоне отита или распространение ее на другие участки головы, одновременно с возникновением тошноты и рвоты может быть признаком распространения инфекции и требует немедленного обращения к врачу. Головная боль и нарушение чувствительности лица становятся проявлением невралгии тройничного или лицевого нервов. “Маскироваться” головной болью могут также заболевания суставов нижней челюсти.
Головная боль и нарушение чувствительности лица становятся проявлением невралгии тройничного или лицевого нервов. “Маскироваться” головной болью могут также заболевания суставов нижней челюсти. Сильная головная боль сопровождает солнечный и тепловой удары.
Сильная головная боль сопровождает солнечный и тепловой удары.  Характер боли тупой, ноющий. Болезненные ощущения не связаны со временем суток. Сопутствующими симптомами могут быть: бессонница, головокружения, чувство онемения в пальцах рук, шум в ушах;
Характер боли тупой, ноющий. Болезненные ощущения не связаны со временем суток. Сопутствующими симптомами могут быть: бессонница, головокружения, чувство онемения в пальцах рук, шум в ушах; Чаще всего развивается на фоне вирусных инфекций. Боль усиливается в вечернее и ночное время, при прикосновении к вискам, во время жевания, разговора. Сопутствующий симптом – высокая температура.
Чаще всего развивается на фоне вирусных инфекций. Боль усиливается в вечернее и ночное время, при прикосновении к вискам, во время жевания, разговора. Сопутствующий симптом – высокая температура.
 Возможно это связано с тем, что она диагностируется у женщин в три раза чаще, чем у мужчин. В чем причина такой закономерности – не известно до настоящего времени. Существует мнение, что заболевание связано с генетической предрасположенностью, неврологическими особенностями человека. Первые приступы цефалгии могут появляться в подростковом возрасте, что связано с половым созреванием.
Возможно это связано с тем, что она диагностируется у женщин в три раза чаще, чем у мужчин. В чем причина такой закономерности – не известно до настоящего времени. Существует мнение, что заболевание связано с генетической предрасположенностью, неврологическими особенностями человека. Первые приступы цефалгии могут появляться в подростковом возрасте, что связано с половым созреванием./GettyImages-623683581-579a41215f9b589aa927a515.jpg) Длительность приступа цефалгии – от 15 минут до 7–9 дней. Больной жалуется на сдавливающие, болезненные ощущения вокруг головы с иррадиацией в шею, плечи. Одновременно возникает усталость, нарушение сна, чувство кома в горле.
Длительность приступа цефалгии – от 15 минут до 7–9 дней. Больной жалуется на сдавливающие, болезненные ощущения вокруг головы с иррадиацией в шею, плечи. Одновременно возникает усталость, нарушение сна, чувство кома в горле. В этом состоянии больной пребывает несколько дней, иногда недель, потом все неприятные симптомы исчезают.
В этом состоянии больной пребывает несколько дней, иногда недель, потом все неприятные симптомы исчезают. Пациенты характеризуют боль как сильную, стреляющую, иррадиирующую в щеку, глаз, ухо, челюсть. Болезненные ощущения появляются во время приема пищи, умывания, чистки зубов. Сопутствующий симптом – односторонний спазм лицевой мускулатуры.
Пациенты характеризуют боль как сильную, стреляющую, иррадиирующую в щеку, глаз, ухо, челюсть. Болезненные ощущения появляются во время приема пищи, умывания, чистки зубов. Сопутствующий симптом – односторонний спазм лицевой мускулатуры.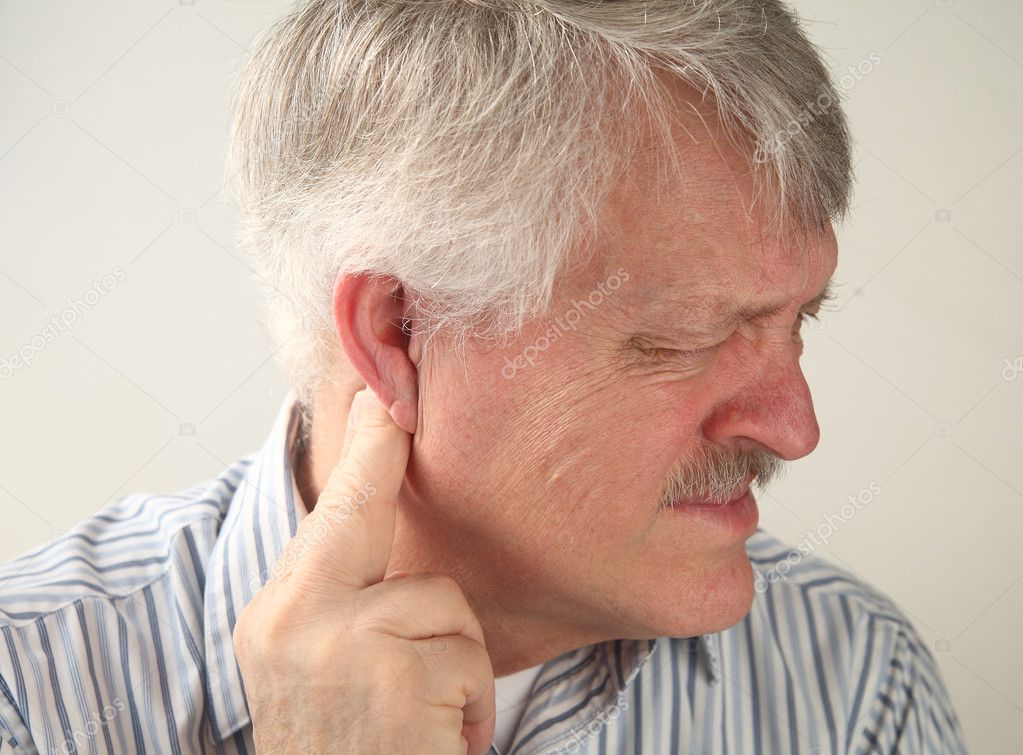
 Для них разработан специальный комплекс «Без головной боли», в который входят:
Для них разработан специальный комплекс «Без головной боли», в который входят: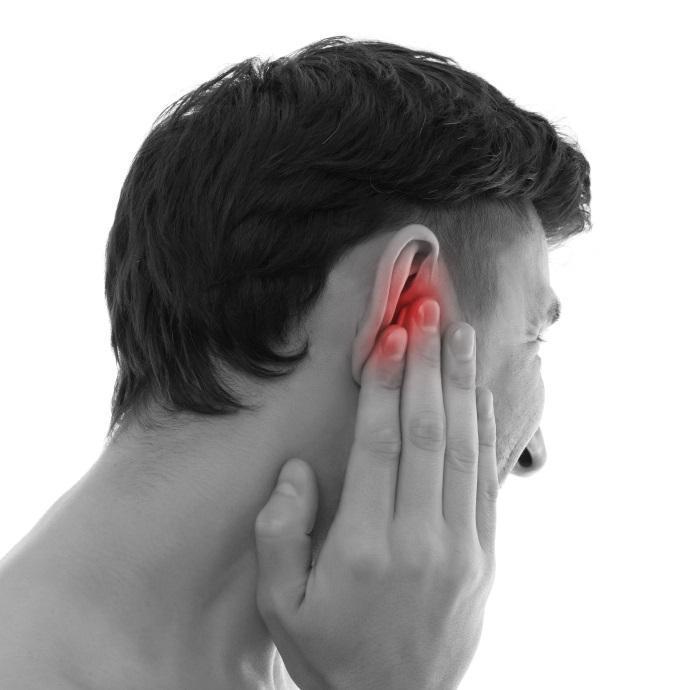
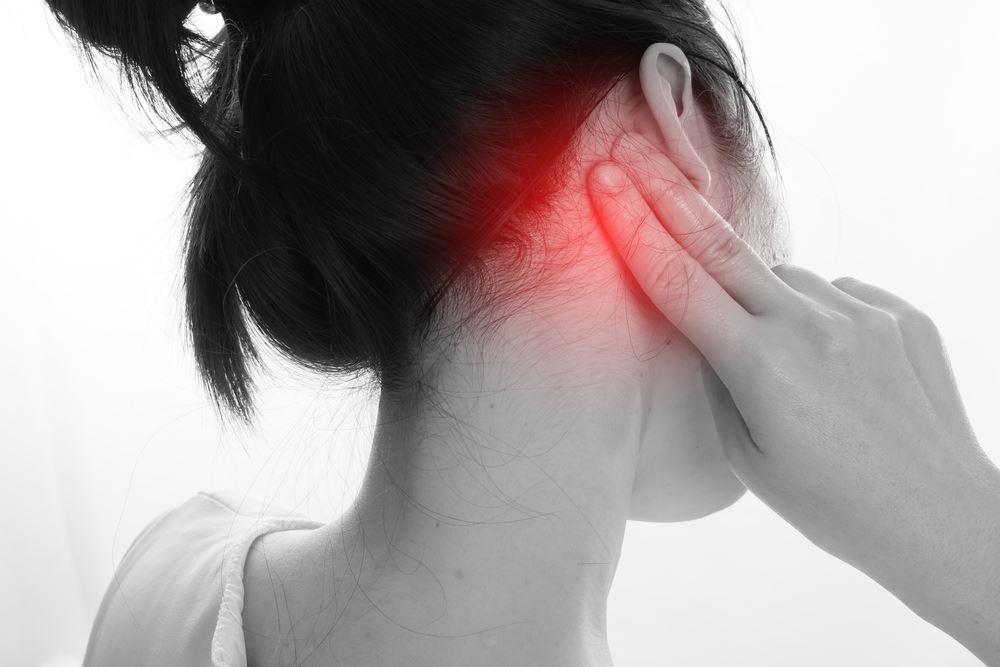

 При отказе от лечения, может спровоцировать серьезные и, иногда, необратимые последствия. Имеет выраженную симптоматику: звон, заложенность в ушах, выделение гноя из них, повышенную температуру и иные.
При отказе от лечения, может спровоцировать серьезные и, иногда, необратимые последствия. Имеет выраженную симптоматику: звон, заложенность в ушах, выделение гноя из них, повышенную температуру и иные.
 В результате возникают неприятные ощущения в затылке, тошнота, голова кружится, закладывает уши.
В результате возникают неприятные ощущения в затылке, тошнота, голова кружится, закладывает уши.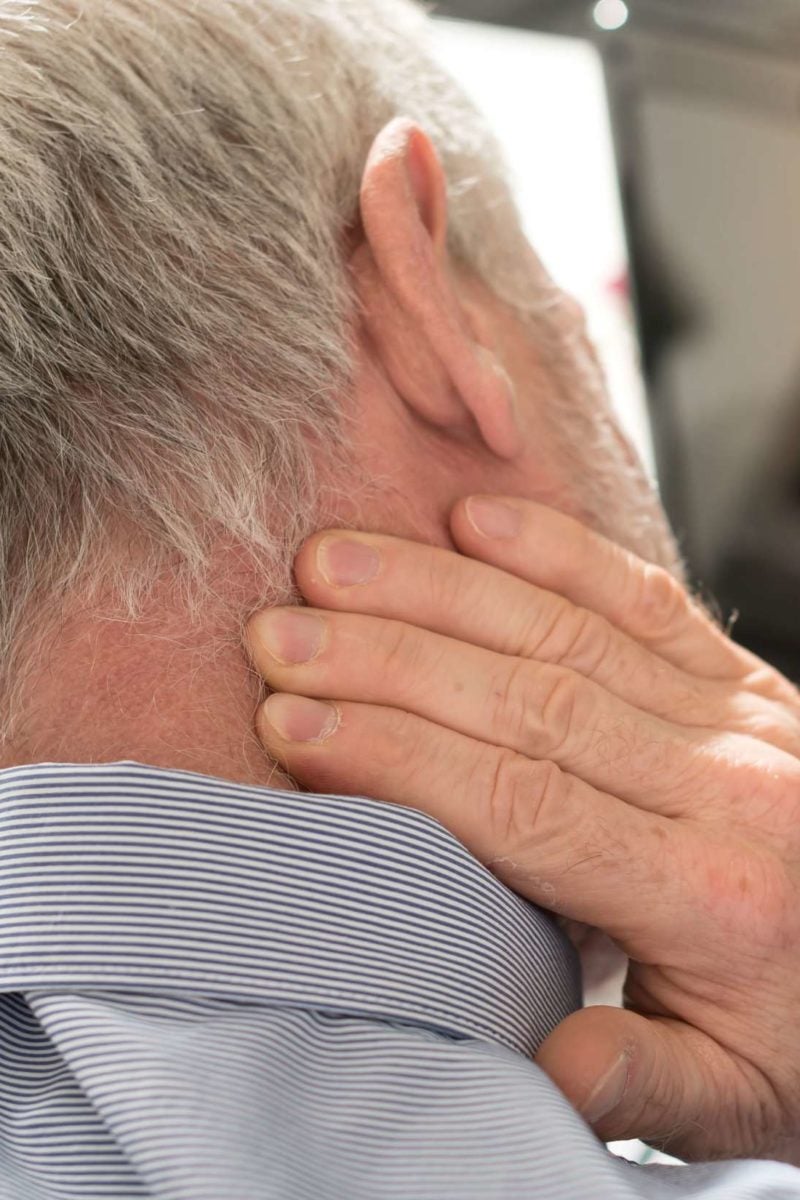
 Клинический и общий анализ крови. Помогает определить если ли воспалительный процесс в организме.
Клинический и общий анализ крови. Помогает определить если ли воспалительный процесс в организме.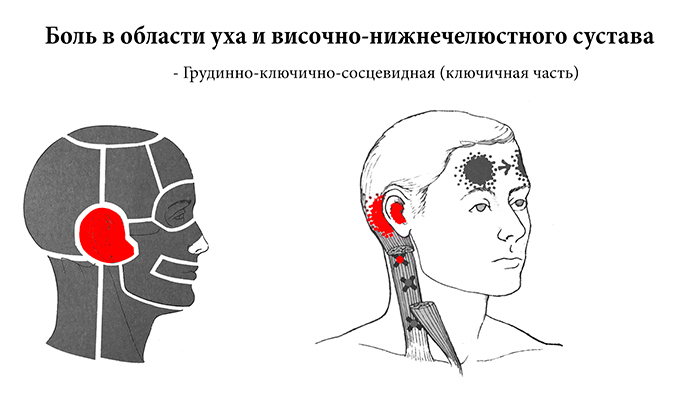



 Дополнительно провели магнитно –резонансную томографию (Рис. 1, 2), где установили гнойный процесс в правой височной пирамиде с двухфокусным абсцессом мозга и тромбоз кавернозного синуса.
Дополнительно провели магнитно –резонансную томографию (Рис. 1, 2), где установили гнойный процесс в правой височной пирамиде с двухфокусным абсцессом мозга и тромбоз кавернозного синуса. Также, в последние годы сложности диагностики обусловлены сочетанием сразу нескольких форм внутричерепных осложнений.
Также, в последние годы сложности диагностики обусловлены сочетанием сразу нескольких форм внутричерепных осложнений. Упакованные продукты содержат глутамат натрия и нитраты, вызывающие боль в ушах и головную боль.
Упакованные продукты содержат глутамат натрия и нитраты, вызывающие боль в ушах и головную боль. Не игнорируйте боль в ухе и головную боль. Если это часто происходит, поговорите со специалистами Детского здравоохранения. Они рады помочь вам и вашему ребенку по всем вопросам здравоохранения. Вы можете позвонить по телефону (281) 655-1500 и (936) 539-8190 и записаться на прием.
Не игнорируйте боль в ухе и головную боль. Если это часто происходит, поговорите со специалистами Детского здравоохранения. Они рады помочь вам и вашему ребенку по всем вопросам здравоохранения. Вы можете позвонить по телефону (281) 655-1500 и (936) 539-8190 и записаться на прием. Большинство наших пациентов думают, что у них ушная инфекция, основываясь на предположении (в конце концов, боль исходит из области уха!)… Но может показаться удивительным, что большинство ушных болей не связаны с ушами.
Большинство наших пациентов думают, что у них ушная инфекция, основываясь на предположении (в конце концов, боль исходит из области уха!)… Но может показаться удивительным, что большинство ушных болей не связаны с ушами. В следующем посте приведены некоторые характеристики этого вида боли в ухе:
В следующем посте приведены некоторые характеристики этого вида боли в ухе:

 «Из всех людей, страдающих мигренью, только около половины знают, что у них она есть. И только около 30 процентов людей с диагностированной мигренью довольны лечением. В лечении мигрени есть много возможностей для улучшения ».
«Из всех людей, страдающих мигренью, только около половины знают, что у них она есть. И только около 30 процентов людей с диагностированной мигренью довольны лечением. В лечении мигрени есть много возможностей для улучшения ».
 ”
” Однако во многих случаях причина не может быть найдена. Положительный ответ (облегчение боли) после анестезиологической блокады нерва подтвердит диагноз.
Однако во многих случаях причина не может быть найдена. Положительный ответ (облегчение боли) после анестезиологической блокады нерва подтвердит диагноз. Большая часть этого исследования сосредоточена на понимании основных механизмов обезболивания и тестировании методов лечения, чтобы найти лучшие способы лечения затылочной невралгии.
Большая часть этого исследования сосредоточена на понимании основных механизмов обезболивания и тестировании методов лечения, чтобы найти лучшие способы лечения затылочной невралгии.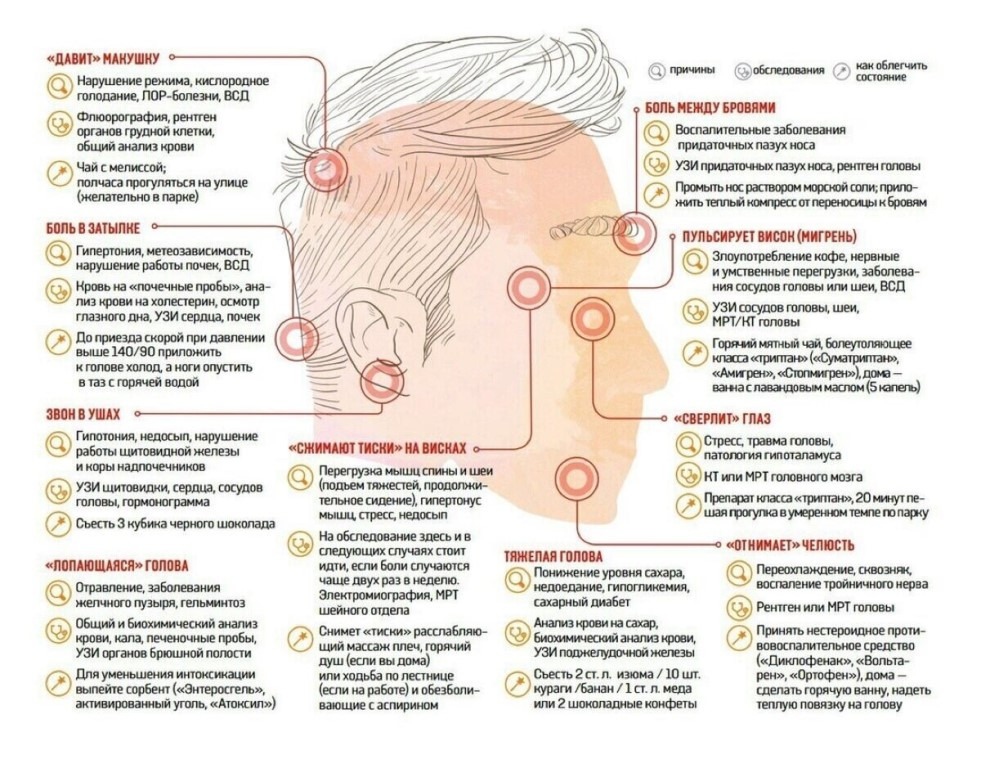 С. и оказывает помощь в создании и поддержании групп поддержки.
С. и оказывает помощь в создании и поддержании групп поддержки.
 Поэтому важно обратиться за медицинской помощью, когда вы начинаете чувствовать необычную резкую боль в шее или коже черепа, и эта боль не сопровождается тошнотой или легкой чувствительностью.Начните с решения проблемы с вашим лечащим врачом. Они могут направить вас к специалисту.
Поэтому важно обратиться за медицинской помощью, когда вы начинаете чувствовать необычную резкую боль в шее или коже черепа, и эта боль не сопровождается тошнотой или легкой чувствительностью.Начните с решения проблемы с вашим лечащим врачом. Они могут направить вас к специалисту. Некоторые врачи могут использовать блокаду затылочного нерва для подтверждения своего диагноза.
Некоторые врачи могут использовать блокаду затылочного нерва для подтверждения своего диагноза. Хирурги любят, чтобы пациенты возвращались в клинику каждые несколько месяцев в год после операции. Во время этих посещений они могут изменять настройки стимуляции и оценивать восстановление пациента после операции. Посещение врача гарантирует, что пациенту будет оказана правильная и эффективная помощь. Пациенты, которым проводится стимуляция затылочного нерва, будут встречаться с представителем устройства, который при необходимости скорректирует настройки и параметры устройства вместе со своими врачами.
Хирурги любят, чтобы пациенты возвращались в клинику каждые несколько месяцев в год после операции. Во время этих посещений они могут изменять настройки стимуляции и оценивать восстановление пациента после операции. Посещение врача гарантирует, что пациенту будет оказана правильная и эффективная помощь. Пациенты, которым проводится стимуляция затылочного нерва, будут встречаться с представителем устройства, который при необходимости скорректирует настройки и параметры устройства вместе со своими врачами./close-up-of-man-with-headache-touching-forehead-656287807-5ab8ea2b0e23d90037587ed7.jpg) В обзоре были найдены различные статьи, подтверждающие эти рекомендации.
В обзоре были найдены различные статьи, подтверждающие эти рекомендации. doi: 10.2147 / jpr.s214314P В этом исследовании используется обзор литературы, подтверждающий личный опыт автора лечения затылочной невралгии с помощью ситмуляции спинного мозга, чтобы показать эффективность лечения этого состояния.Исследование показало, что высокая стимуляция шейного отдела спинного мозга приводит к 40-50% успеху у пациентов с затылочной невралгией, и, таким образом, стимуляция спинного мозга может рассматриваться как вариант лечения.
doi: 10.2147 / jpr.s214314P В этом исследовании используется обзор литературы, подтверждающий личный опыт автора лечения затылочной невралгии с помощью ситмуляции спинного мозга, чтобы показать эффективность лечения этого состояния.Исследование показало, что высокая стимуляция шейного отдела спинного мозга приводит к 40-50% успеху у пациентов с затылочной невралгией, и, таким образом, стимуляция спинного мозга может рассматриваться как вариант лечения.

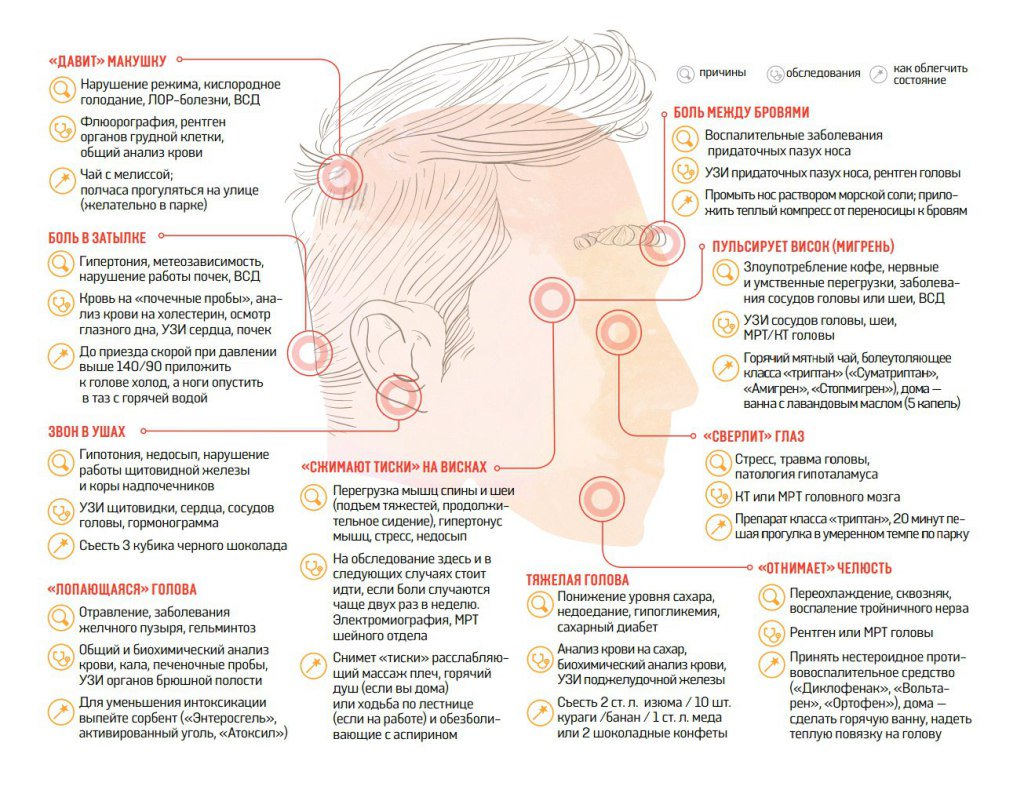 Болезненные раздражители, вызывающие головную боль, обычно возникают в голове и шее. Сорок процентов людей, страдающих головными болями, страдают от погодных изменений.
Болезненные раздражители, вызывающие головную боль, обычно возникают в голове и шее. Сорок процентов людей, страдающих головными болями, страдают от погодных изменений. Многие другие физиологические стрессы также могут вызвать мигрень, такие как голод, физические упражнения и боль.
Многие другие физиологические стрессы также могут вызвать мигрень, такие как голод, физические упражнения и боль. Это позволит вам и вашему врачу сразу увидеть ваши симптомы.
Это позволит вам и вашему врачу сразу увидеть ваши симптомы.

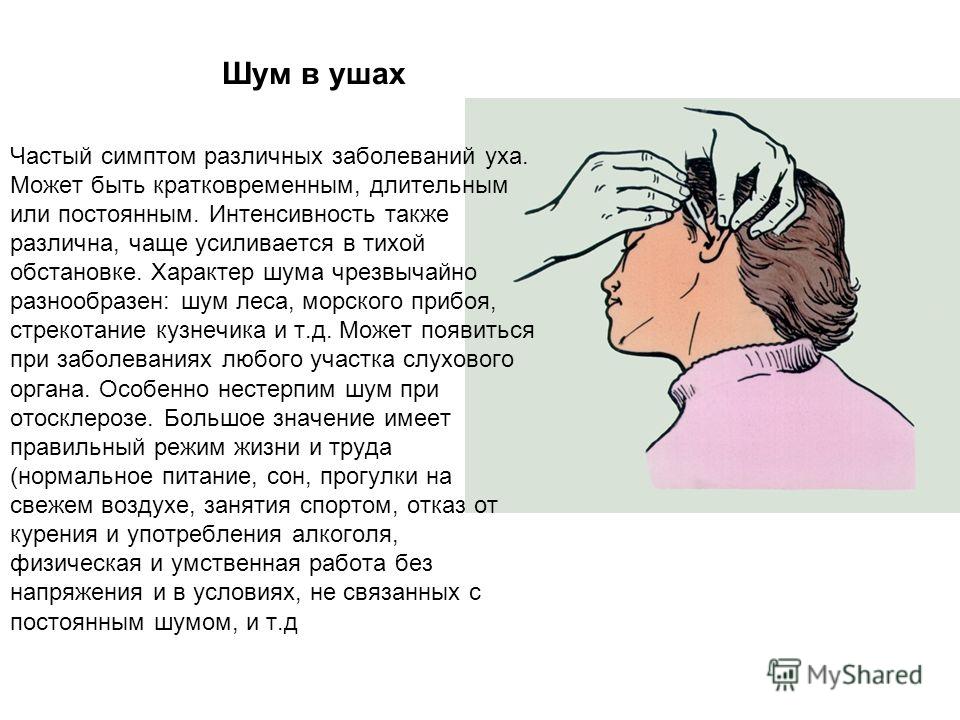 Существует множество различных техник самопомощи, которые вы можете попробовать дома, чтобы облегчить симптомы, но в тяжелых случаях лечит ЛОР-специалист. Может помочь дыхание влажным воздухом, использование горячих и холодных компрессов для снятия отека и прием лекарств, отпускаемых без рецепта.Если ваши головные боли не уменьшаются, может потребоваться более интенсивное лечение.
Существует множество различных техник самопомощи, которые вы можете попробовать дома, чтобы облегчить симптомы, но в тяжелых случаях лечит ЛОР-специалист. Может помочь дыхание влажным воздухом, использование горячих и холодных компрессов для снятия отека и прием лекарств, отпускаемых без рецепта.Если ваши головные боли не уменьшаются, может потребоваться более интенсивное лечение.
 Несколько раз я обнаруживал аномалии в их пазухах, но они редко имели смысл по сравнению с первоначальной жалобой ».
Несколько раз я обнаруживал аномалии в их пазухах, но они редко имели смысл по сравнению с первоначальной жалобой ». По словам Годли, многие из его пациентов описывали это ощущение как ощущение, будто они только что сошли с лодки.
По словам Годли, многие из его пациентов описывали это ощущение как ощущение, будто они только что сошли с лодки.





 Цвет слизи из носа — уже диагностический признак. Если отделяемое становится желтым или желто-зеленым, значит в организме произошел сбой, и присоединилась бактериальная инфекция. Микробы, проникнув в верхние отделы респираторного тракта, активизируют иммунную защиту. Лейкоциты направляются к патологическому очагу и уничтожают болезнетворные микроорганизмы. Выполнив свое предназначение, клетки погибают и покидают организм в составе назальной слизи, придавая ей желтый цвет.
Цвет слизи из носа — уже диагностический признак. Если отделяемое становится желтым или желто-зеленым, значит в организме произошел сбой, и присоединилась бактериальная инфекция. Микробы, проникнув в верхние отделы респираторного тракта, активизируют иммунную защиту. Лейкоциты направляются к патологическому очагу и уничтожают болезнетворные микроорганизмы. Выполнив свое предназначение, клетки погибают и покидают организм в составе назальной слизи, придавая ей желтый цвет.
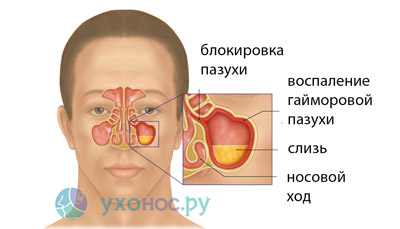

 Лимонный чай с медом,
Лимонный чай с медом,
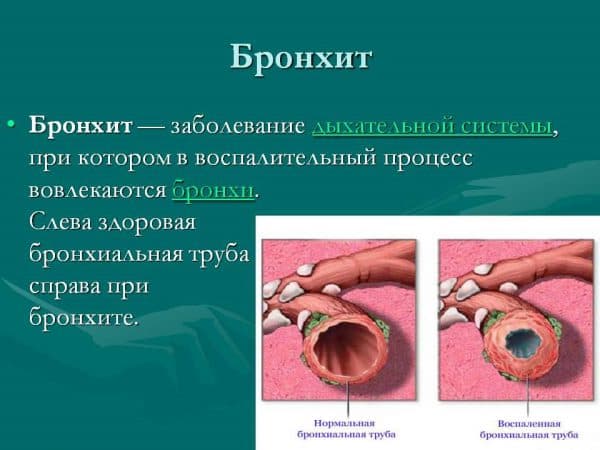
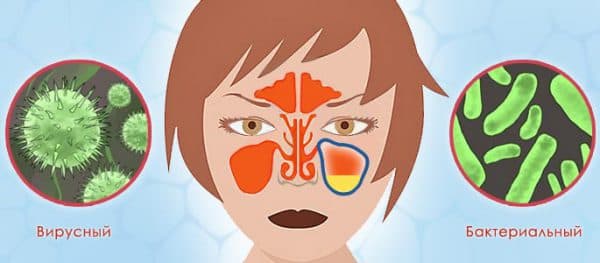


















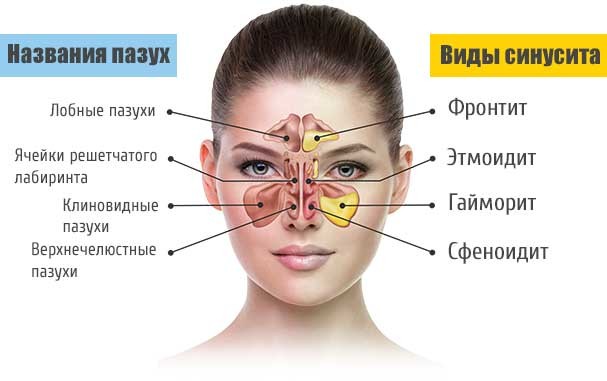



 Желтые сопли у взрослого человека пугают его только тогда, когда они сопровождается другими симптомами болезни.
Желтые сопли у взрослого человека пугают его только тогда, когда они сопровождается другими симптомами болезни. В каких случаях течет желтая жидкость:
В каких случаях течет желтая жидкость: Обычный острый ринит почти всегда протекает в несколько стадий:
Обычный острый ринит почти всегда протекает в несколько стадий: Выделения такого плана являются неспецифичными и могут быть признаком целого списка заболеваний. Какие причины чаще всего вызывают такой симптом:
Выделения такого плана являются неспецифичными и могут быть признаком целого списка заболеваний. Какие причины чаще всего вызывают такой симптом: Явное гноетечение всегда говорит о бактериальной инфекции. В каких ситуациях это явление встречается чаще всего:
Явное гноетечение всегда говорит о бактериальной инфекции. В каких ситуациях это явление встречается чаще всего:

 Если человека ничего больше не беспокоит, то ринит и яркая оранжевая жидкость из одной ноздри может быть признаком разорвавшейся кисты. Это образование бывает разных размеров и чаще всего никак не проявляет себя, длительно находясь в пазухах.
Если человека ничего больше не беспокоит, то ринит и яркая оранжевая жидкость из одной ноздри может быть признаком разорвавшейся кисты. Это образование бывает разных размеров и чаще всего никак не проявляет себя, длительно находясь в пазухах.


 Загрузка…
Загрузка…
 Они вызывают следующие проявления патологии:
Они вызывают следующие проявления патологии: В комплексной этиотропной терапии, кроме антибиотиков и противовирусных препаратов, применяют:
В комплексной этиотропной терапии, кроме антибиотиков и противовирусных препаратов, применяют:
 Не стоит применять сильнодействующие лекарства, руководствуясь только первыми симптомами простуды, лечение должен назначить педиатр. Кроме этиотропного и симптоматического лечения, необходимы витамины, минералы, биоактивные добавки, которые помогут укрепить иммунитет и быстро вылечить малыша.Если больному при симптомах простуды прописали антибиотики, то ему необходимо давать и пробиотики, чтобы нормализовать кишечную микрофлору, избежать дисбактериоза. Сегодня в Киеве и других городах Украины выпускается множество эффективных препаратов для ингаляции. Все неприятные ощущения быстро исчезнут, если малыш будет регулярно делать ингаляции.Терапия респираторных патологий у детей также может сочетать официальные и неофициальные методы терапии. Но самолечением заниматься нельзя – все средства, особенно народные, должны быть одобрены врачом, так как у малышей велика вероятность развития аллергической реакции на лекарственные растения и эфирные масла.
Не стоит применять сильнодействующие лекарства, руководствуясь только первыми симптомами простуды, лечение должен назначить педиатр. Кроме этиотропного и симптоматического лечения, необходимы витамины, минералы, биоактивные добавки, которые помогут укрепить иммунитет и быстро вылечить малыша.Если больному при симптомах простуды прописали антибиотики, то ему необходимо давать и пробиотики, чтобы нормализовать кишечную микрофлору, избежать дисбактериоза. Сегодня в Киеве и других городах Украины выпускается множество эффективных препаратов для ингаляции. Все неприятные ощущения быстро исчезнут, если малыш будет регулярно делать ингаляции.Терапия респираторных патологий у детей также может сочетать официальные и неофициальные методы терапии. Но самолечением заниматься нельзя – все средства, особенно народные, должны быть одобрены врачом, так как у малышей велика вероятность развития аллергической реакции на лекарственные растения и эфирные масла. Что важно знать о ней? — В подавляющем большинстве случаев простуда это вирусное инфекционное заболевание верхних дыхательных путей, которое приводит к воспалению слизистой оболочки, выстилающей эту часть дыхательных путей. — Статьи о здоровье
Что важно знать о ней? — В подавляющем большинстве случаев простуда это вирусное инфекционное заболевание верхних дыхательных путей, которое приводит к воспалению слизистой оболочки, выстилающей эту часть дыхательных путей. — Статьи о здоровье
 Единственные средства, которые могут каким-либо образом пытаться противостоять вирусам это интерфероны (эффективны при применении в первый — второйдень болезни,— далее бесполезен) и КИП (Комплексный иммуноглобулиновый препарат) — эффективен при одновременном приеме с пищей в течении первых 3 — 5 дней болезни.
Единственные средства, которые могут каким-либо образом пытаться противостоять вирусам это интерфероны (эффективны при применении в первый — второйдень болезни,— далее бесполезен) и КИП (Комплексный иммуноглобулиновый препарат) — эффективен при одновременном приеме с пищей в течении первых 3 — 5 дней болезни. Но не пользуйтесь ими более трех дней.
Но не пользуйтесь ими более трех дней. Влажная среда также способствует этому. Следует пить много жидкости и по возможности увлажнить воздух в доме с помощью увлажнителя или испарением воды с помощью испарителя. Зимой можно просто положить на радиатор поддон с водой. Врачи старой школы рекомендуют, с этой же целью, применять ферменты (мезим, панзинорм, фестал) из -за содержащегося в них пепсина. Даже если это чем либо неверно с современной научной точки зрения, относительно кашля, то прием ферментов при простуде все равно полезен, так как ускоряет восстановление организма, а точнее поджелудочной железы, которая страдает при любой простуде (так называемый реактивный панкреатит).
Влажная среда также способствует этому. Следует пить много жидкости и по возможности увлажнить воздух в доме с помощью увлажнителя или испарением воды с помощью испарителя. Зимой можно просто положить на радиатор поддон с водой. Врачи старой школы рекомендуют, с этой же целью, применять ферменты (мезим, панзинорм, фестал) из -за содержащегося в них пепсина. Даже если это чем либо неверно с современной научной точки зрения, относительно кашля, то прием ферментов при простуде все равно полезен, так как ускоряет восстановление организма, а точнее поджелудочной железы, которая страдает при любой простуде (так называемый реактивный панкреатит).

 Чаще всего возникает бронхит, но может развиться и воспаление легких. В США 40% бронхитов у детей — микоплазменные. Основной настораживающий симптом — длительно (более 2 недель) не проходящий кашель. Иногда микоплазма, пневмоциста, хламидии и цитомегаловирус «пристают» к детям с бронхиальной астмой, астматическим бронхитом — приступы становятся чаще. После диагностики и лечения этих инфекций, дети надолго забывают о бронхиальной астме.
Чаще всего возникает бронхит, но может развиться и воспаление легких. В США 40% бронхитов у детей — микоплазменные. Основной настораживающий симптом — длительно (более 2 недель) не проходящий кашель. Иногда микоплазма, пневмоциста, хламидии и цитомегаловирус «пристают» к детям с бронхиальной астмой, астматическим бронхитом — приступы становятся чаще. После диагностики и лечения этих инфекций, дети надолго забывают о бронхиальной астме.

 Это Рибомунил, Бронхомунал. Подбор схемы профилактики лучше доверить врачу.
Это Рибомунил, Бронхомунал. Подбор схемы профилактики лучше доверить врачу. ). Поливитаминные и дрожжевые препараты особенно нужны осенью и весной, когда происходит естественное ослабление иммунитета.
). Поливитаминные и дрожжевые препараты особенно нужны осенью и весной, когда происходит естественное ослабление иммунитета.
 (Суточная доза для взрослого человека 500мг/день)
(Суточная доза для взрослого человека 500мг/день) (Суточная доза Цинка для взрослого человека 25мг/день)
(Суточная доза Цинка для взрослого человека 25мг/день) Особенно много фермента в огурцах, цветной капусте, кабачках. Поэтому при приеме препаратов аскорбиновой кислоты от употребления этих растительных продуктов лучше отказаться. В залежавшихся овощах и фруктах аскорбиназой уничтожен почти весь витамин C. Поэтому для восполнения аскорбиновой кислоты нужно кушать свежие, только что срезанные и сорванные плоды.
Особенно много фермента в огурцах, цветной капусте, кабачках. Поэтому при приеме препаратов аскорбиновой кислоты от употребления этих растительных продуктов лучше отказаться. В залежавшихся овощах и фруктах аскорбиназой уничтожен почти весь витамин C. Поэтому для восполнения аскорбиновой кислоты нужно кушать свежие, только что срезанные и сорванные плоды. К ним относятся:
К ним относятся: При чихании и кашле заболевший выпускает в воздух огромное количество вирусов и бактерий, которые могут молниеносно заразить человека со сниженным иммунитетом.
При чихании и кашле заболевший выпускает в воздух огромное количество вирусов и бактерий, которые могут молниеносно заразить человека со сниженным иммунитетом. Главная его функция – защита от агрессивного воздействия извне.
Главная его функция – защита от агрессивного воздействия извне.
 Не переутомляйтесь и не пытайтесь бороться с заболеванием «на ногах». Так вы не только вредите самому себе и быстрому выздоровлению, но и рискуете заразить окружающих. Даже если дома тепло, позаботьтесь о тёплой одежде и шерстяных носках.
Не переутомляйтесь и не пытайтесь бороться с заболеванием «на ногах». Так вы не только вредите самому себе и быстрому выздоровлению, но и рискуете заразить окружающих. Даже если дома тепло, позаботьтесь о тёплой одежде и шерстяных носках. Чтобы пополнить его запасы, употребляйте апельсины, яблоки, хурму, киви, белокочанную капусту.
Чтобы пополнить его запасы, употребляйте апельсины, яблоки, хурму, киви, белокочанную капусту. Хорошо воздействуют на слизистую горла пастилки и сиропы Доктор МОМ, Лазолван, Бромгексин. При влажном отхаркивании подойдут Гербион, Тусин, Проспан.
Хорошо воздействуют на слизистую горла пастилки и сиропы Доктор МОМ, Лазолван, Бромгексин. При влажном отхаркивании подойдут Гербион, Тусин, Проспан.
 Повысить иммунитет болеющему ребёнку помогут препараты Анаферон и Виферон.
Повысить иммунитет болеющему ребёнку помогут препараты Анаферон и Виферон.
 И неважно, ребёнок, взрослый или беременная женщина, прежде чем принимать сильнодействующие препараты, пройдите осмотр у врача. Специалист назначит вам необходимое лечение.
И неважно, ребёнок, взрослый или беременная женщина, прежде чем принимать сильнодействующие препараты, пройдите осмотр у врача. Специалист назначит вам необходимое лечение.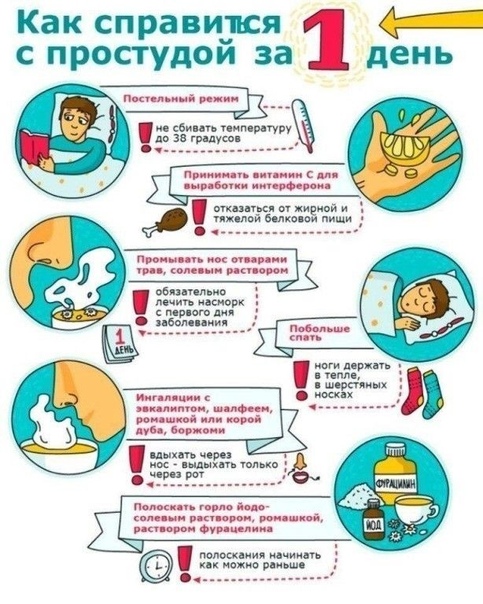
 Когда мы замёрзшие приходили с улицы, они тут же отправляли нас парить ноги. И не зря. Процедура согревает ступни и организм в целом.
Когда мы замёрзшие приходили с улицы, они тут же отправляли нас парить ноги. И не зря. Процедура согревает ступни и организм в целом. Это позволит облегчить течение заболевания и сократить его продолжительность. Препарат против гриппа и других ОРВИ…
Интерферон в организме подавляет активность вирусов гриппа и прочих ОРВИ, что способствует выздоровлению. Как можно повысить выработку интерферона?
Своевременное лечение вирусных инфекций помогает снизить риск возникновения осложнений. Подробнее…
При затяжных формах ОРВИ и гриппа часто развиваются бактериальные инфекции, а это может привести к появлению таких осложнений, как гайморит, бронхит и пневмония. Как можно ускорить выздоровление?
Препарат Нобазит® оказывает противовирусное действие, позволяет повысить устойчивость организма к инфекциям, а также снять симптомы вирусной интоксикации. Действие препарата…
Это позволит облегчить течение заболевания и сократить его продолжительность. Препарат против гриппа и других ОРВИ…
Интерферон в организме подавляет активность вирусов гриппа и прочих ОРВИ, что способствует выздоровлению. Как можно повысить выработку интерферона?
Своевременное лечение вирусных инфекций помогает снизить риск возникновения осложнений. Подробнее…
При затяжных формах ОРВИ и гриппа часто развиваются бактериальные инфекции, а это может привести к появлению таких осложнений, как гайморит, бронхит и пневмония. Как можно ускорить выздоровление?
Препарат Нобазит® оказывает противовирусное действие, позволяет повысить устойчивость организма к инфекциям, а также снять симптомы вирусной интоксикации. Действие препарата… 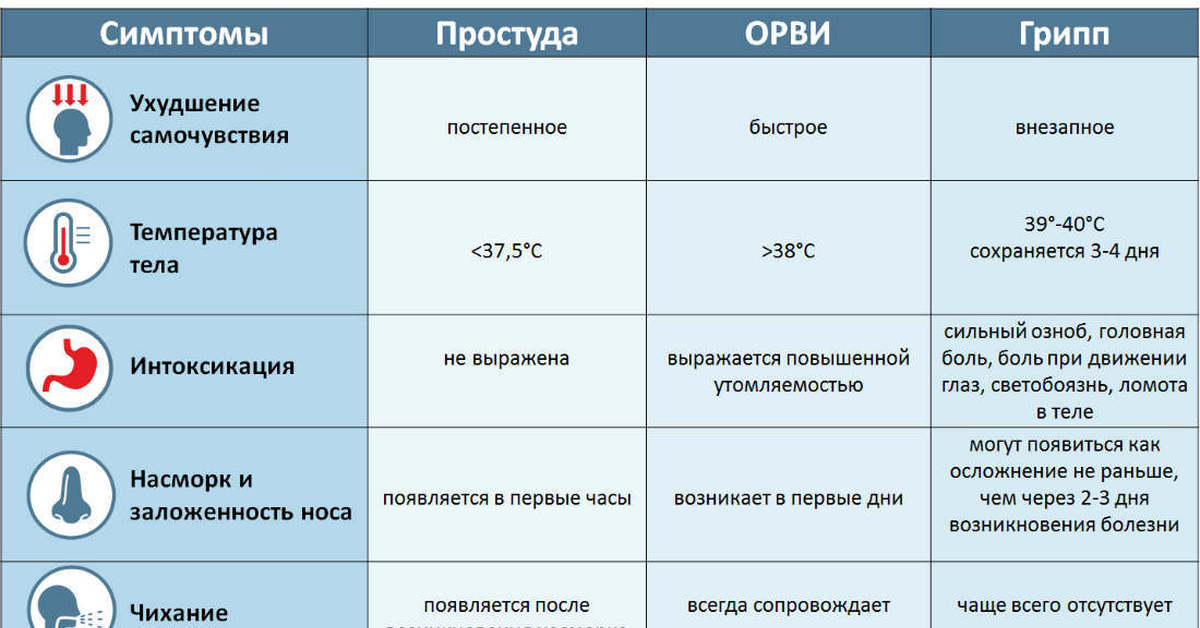 Из-за подобного настроя игнорируется даже повышение температуры тела, и болеющий продолжает оставаться на рабочем месте, пренебрегая лечением. Однако такая позиция может оказаться опасной для жизни.
Из-за подобного настроя игнорируется даже повышение температуры тела, и болеющий продолжает оставаться на рабочем месте, пренебрегая лечением. Однако такая позиция может оказаться опасной для жизни.  Снизить вероятность осложнений помогает быстрое распознавание болезни и соблюдение предписаний врача.
Снизить вероятность осложнений помогает быстрое распознавание болезни и соблюдение предписаний врача. Придя домой, сразу мыть руки и менять одежду. Если в доме уже есть заболевшие, влажная уборка и проветривание помогут снизить вероятность заболевания для остальных.
Придя домой, сразу мыть руки и менять одежду. Если в доме уже есть заболевшие, влажная уборка и проветривание помогут снизить вероятность заболевания для остальных.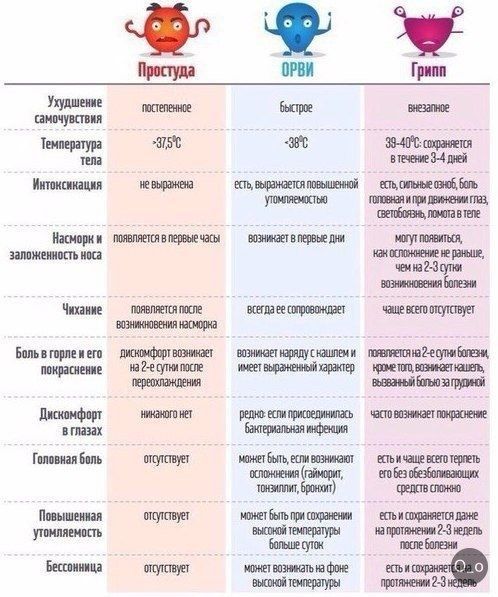 Прежде всего, следует снизить нагрузку на внутренние органы и слизистые оболочки, мобилизовать защитные силы организма. Что же можно предпринять при первых признаках простуды, на что обратить внимание?
Прежде всего, следует снизить нагрузку на внутренние органы и слизистые оболочки, мобилизовать защитные силы организма. Что же можно предпринять при первых признаках простуды, на что обратить внимание? Антибиотики бессильны против вирусов, а вот полезную микрофлору угнетают, снижая сопротивляемость организма. Подбирать такие препараты и назначать схему лечения должен только врач.
Антибиотики бессильны против вирусов, а вот полезную микрофлору угнетают, снижая сопротивляемость организма. Подбирать такие препараты и назначать схему лечения должен только врач. При более высокой температуре необходимо срочно вызывать бригаду неотложной медицинской помощи ( такое состояние представляет опасность для жизни больного и требует специальных мер. При температуре 38–40°С применяют средства на основе парацетамола или ибупрофена. В случаях затрудненного глотания следует выбирать жаропонижающие в виде сиропов, растворимых порошков или шипучих таблеток. Такие средства часто бывают комбинированными и включают витамин С и деконгестанты для снижения количества носового отделяемого.
При более высокой температуре необходимо срочно вызывать бригаду неотложной медицинской помощи ( такое состояние представляет опасность для жизни больного и требует специальных мер. При температуре 38–40°С применяют средства на основе парацетамола или ибупрофена. В случаях затрудненного глотания следует выбирать жаропонижающие в виде сиропов, растворимых порошков или шипучих таблеток. Такие средства часто бывают комбинированными и включают витамин С и деконгестанты для снижения количества носового отделяемого. Форма выпуска может быть любая — таблетки, сиропы, леденцы, пастилки.
Форма выпуска может быть любая — таблетки, сиропы, леденцы, пастилки. По этой причине начинать прием противовирусных средств следует при первых признаках болезни, в противном случае эффективность такого лечения будет снижена. С учетом этого факта лучше, чтобы необходимые препараты всегда были под рукой.
По этой причине начинать прием противовирусных средств следует при первых признаках болезни, в противном случае эффективность такого лечения будет снижена. С учетом этого факта лучше, чтобы необходимые препараты всегда были под рукой. Чтобы на протяжении всего курса лечения (пять–семь дней) поддерживать в крови нужную концентрацию энисамия йодида, Нобазит® следует принимать трижды в сутки по 500 мг после приема пищи, не разжевывая. Нобазит® целесообразно совмещать с витаминными комплексами, в особенности с аскорбиновой кислотой. Совместное применение препарата Нобазит® с прочими веществами требует предварительной консультации с лечащим врачом. Консультация необходима и если в течение первых трех дней улучшений не наблюдается или обнаружились побочные эффекты.
Чтобы на протяжении всего курса лечения (пять–семь дней) поддерживать в крови нужную концентрацию энисамия йодида, Нобазит® следует принимать трижды в сутки по 500 мг после приема пищи, не разжевывая. Нобазит® целесообразно совмещать с витаминными комплексами, в особенности с аскорбиновой кислотой. Совместное применение препарата Нобазит® с прочими веществами требует предварительной консультации с лечащим врачом. Консультация необходима и если в течение первых трех дней улучшений не наблюдается или обнаружились побочные эффекты.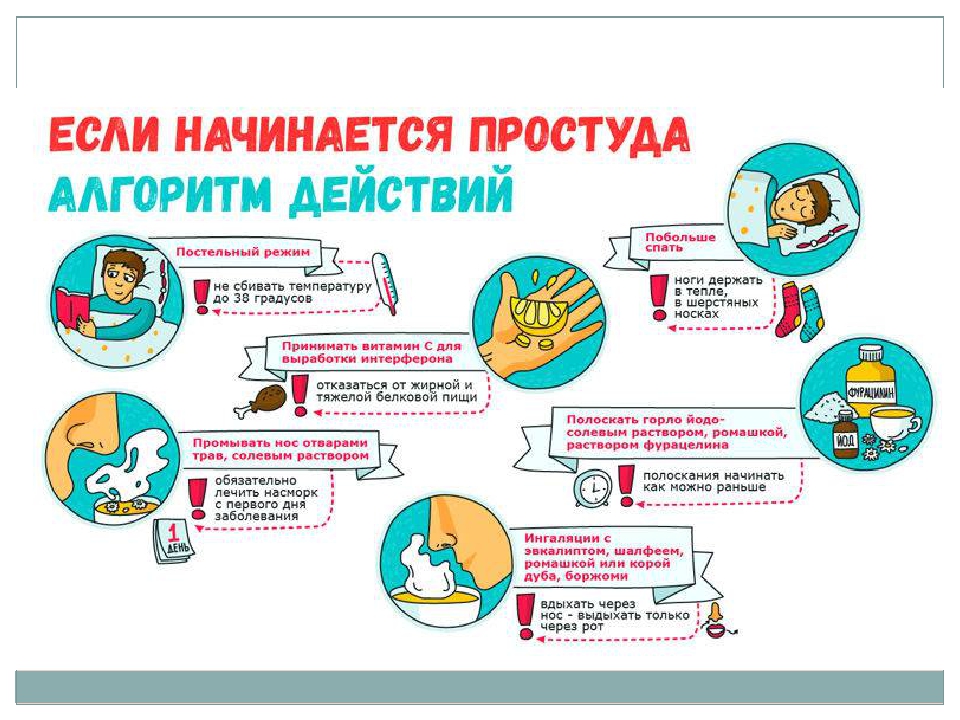
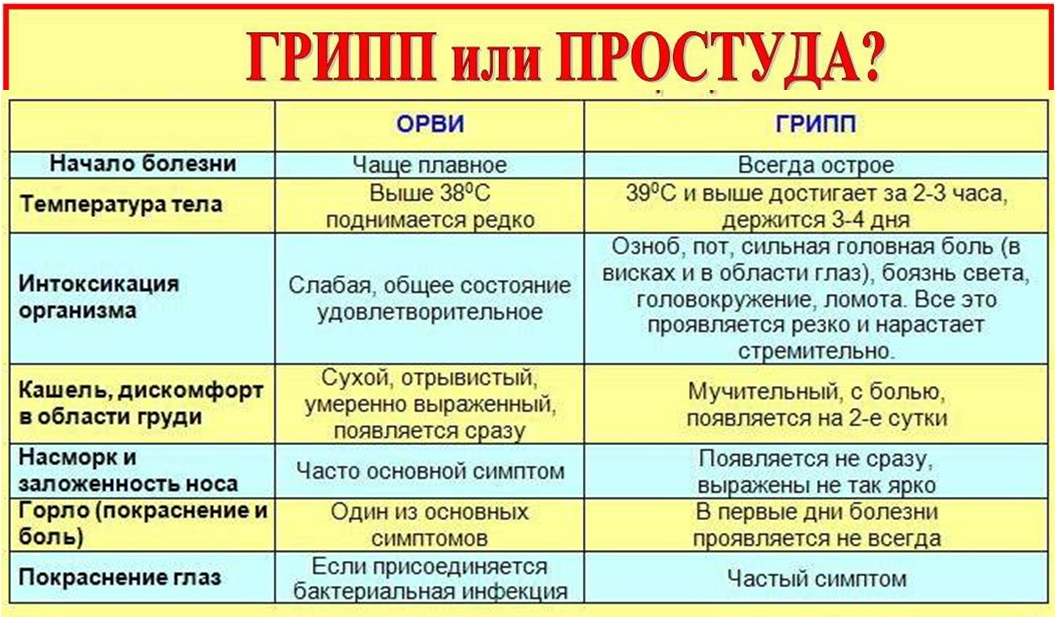 Это бактерии, которые внутри нашего организма борются за собственное выживание. К ним относятся клебсиелы, энтеробактеры, негемолитический стафилококк, стрептококк, грибы рода Кандида и множество других. Они могут быть как полезными, так и болезнетворными – в зависимости от условий жизни.
Это бактерии, которые внутри нашего организма борются за собственное выживание. К ним относятся клебсиелы, энтеробактеры, негемолитический стафилококк, стрептококк, грибы рода Кандида и множество других. Они могут быть как полезными, так и болезнетворными – в зависимости от условий жизни.

 Малейшие нарушения пищеварения нужно немедленно корректировать, чтобы ребенок мог усвоить все съеденное.
Малейшие нарушения пищеварения нужно немедленно корректировать, чтобы ребенок мог усвоить все съеденное. Ребенок обязательно будет бегать и прыгать на прогулке, вспотеет, а затем и простудится. Одежда не должна мешать теплообмену, сковывать движения или задерживать пот.
Ребенок обязательно будет бегать и прыгать на прогулке, вспотеет, а затем и простудится. Одежда не должна мешать теплообмену, сковывать движения или задерживать пот. м.н.
м.н. м.н.
м.н. Войковская
Войковская Космонавта Волкова
Космонавта Волкова Заместитель главного врача по поликлинической части в «СМ-Доктор» на ул. Космонавта Волкова
Заместитель главного врача по поликлинической части в «СМ-Доктор» на ул. Космонавта Волкова Новые Черемушки
Записаться
на прием Детская клиника м.Текстильщики
Записаться
на прием Детская клиника м.Молодежная
Записаться
на прием Детская клиника м.Чертановская
Новые Черемушки
Записаться
на прием Детская клиника м.Текстильщики
Записаться
на прием Детская клиника м.Молодежная
Записаться
на прием Детская клиника м.Чертановская м.н.
м.н. м.н.
м.н. ВДНХ
ВДНХ Солнечногорск, мкр. Рекинцо
Записаться
на прием
Солнечногорск, мкр. Рекинцо
Записаться
на прием
 Риск развития простуды в 5 раз выше, чем у тех, кто спал более 7 часов в сутки. Исследователи пришли к выводу, что существует связь между более короткой продолжительностью сна и повышенной восприимчивостью к простуде.
Риск развития простуды в 5 раз выше, чем у тех, кто спал более 7 часов в сутки. Исследователи пришли к выводу, что существует связь между более короткой продолжительностью сна и повышенной восприимчивостью к простуде.

 Если человек изо всех сил пытается получить достаточно солнечного света, ему может быть полезно принимать добавки с витамином D.
Если человек изо всех сил пытается получить достаточно солнечного света, ему может быть полезно принимать добавки с витамином D. Они добавляют, что цинковые таблетки, пастилки и сироп также могут вызывать тошноту и другие незначительные проблемы с кишечником.
Они добавляют, что цинковые таблетки, пастилки и сироп также могут вызывать тошноту и другие незначительные проблемы с кишечником.
 кс.Однако у некоторых людей есть риск развития осложнений из-за этого заболевания. Позвоните врачу, если человек с симптомами:
кс.Однако у некоторых людей есть риск развития осложнений из-за этого заболевания. Позвоните врачу, если человек с симптомами: Первым признаком простуды обычно является боль или раздражение в горле, за которым обычно следуют первые симптомы, такие как головная боль, озноб или летаргия. Они развиваются быстро и могут длиться от одного до двух дней.
Первым признаком простуды обычно является боль или раздражение в горле, за которым обычно следуют первые симптомы, такие как головная боль, озноб или летаргия. Они развиваются быстро и могут длиться от одного до двух дней.

 Даже если вы заняты, постарайтесь не игнорировать эти предупреждающие знаки! Достаточно отдыхайте и оставайтесь особенно хорошо увлажненными.
Даже если вы заняты, постарайтесь не игнорировать эти предупреждающие знаки! Достаточно отдыхайте и оставайтесь особенно хорошо увлажненными.
 Ричард Мартин, врач семейной медицины в Geisinger Mt. Приятно в Скрэнтоне. Вот почему так важно знать разницу между симптомами гриппа и простуды.
Ричард Мартин, врач семейной медицины в Geisinger Mt. Приятно в Скрэнтоне. Вот почему так важно знать разницу между симптомами гриппа и простуды.
 Как и большинство респираторных вирусов, он может передаваться от человека к человеку через респираторные капли, образующиеся при кашле или чихании инфицированного человека.
Как и большинство респираторных вирусов, он может передаваться от человека к человеку через респираторные капли, образующиеся при кашле или чихании инфицированного человека. Если вы подозреваете, что у вас COVID-19, позвоните на нашу горячую линию по телефону 570-284-3657.
Если вы подозреваете, что у вас COVID-19, позвоните на нашу горячую линию по телефону 570-284-3657.  «
« Как правило, простуда проходит сама по себе в течение нескольких недель. Дети и пожилые люди более подвержены простудным заболеваниям, чем люди молодого и среднего возраста.
Как правило, простуда проходит сама по себе в течение нескольких недель. Дети и пожилые люди более подвержены простудным заболеваниям, чем люди молодого и среднего возраста.
 Если простуда длится более 10 дней, возможно, у вас что-то еще, например ушная инфекция, инфекция носовых пазух, бронхит или пневмония.Эти состояния, которые могут быть вирусными или бактериальными инфекциями, потребуют медицинской помощи со стороны медицинского работника.
Если простуда длится более 10 дней, возможно, у вас что-то еще, например ушная инфекция, инфекция носовых пазух, бронхит или пневмония.Эти состояния, которые могут быть вирусными или бактериальными инфекциями, потребуют медицинской помощи со стороны медицинского работника.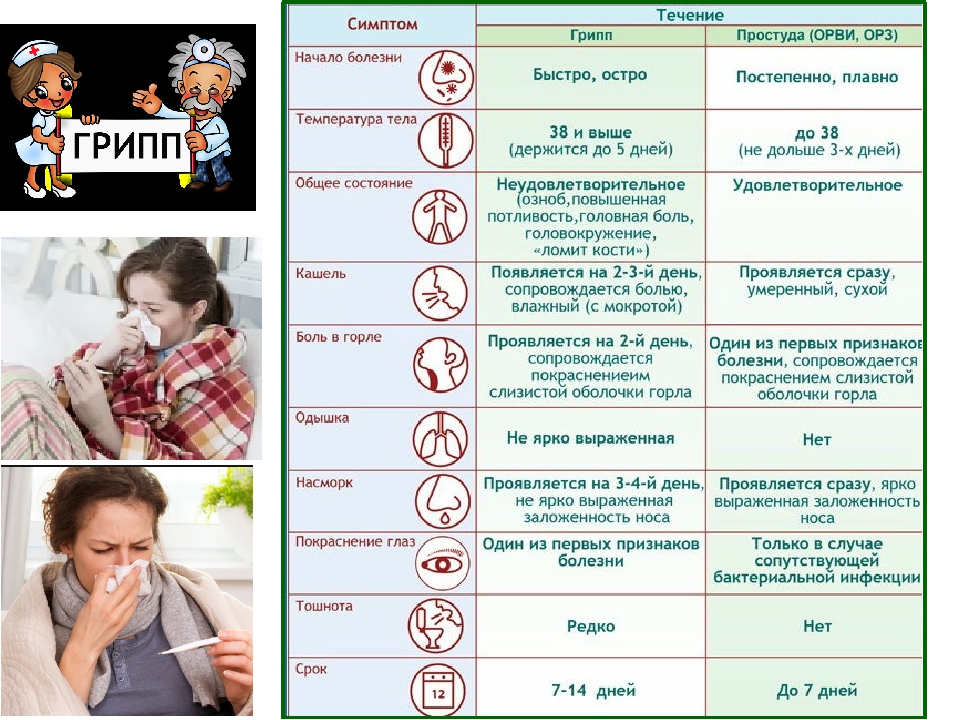
 Ешьте продукты, богатые витамином С, или принимайте добавки, чтобы укрепить свою иммунную систему.
Ешьте продукты, богатые витамином С, или принимайте добавки, чтобы укрепить свою иммунную систему. 
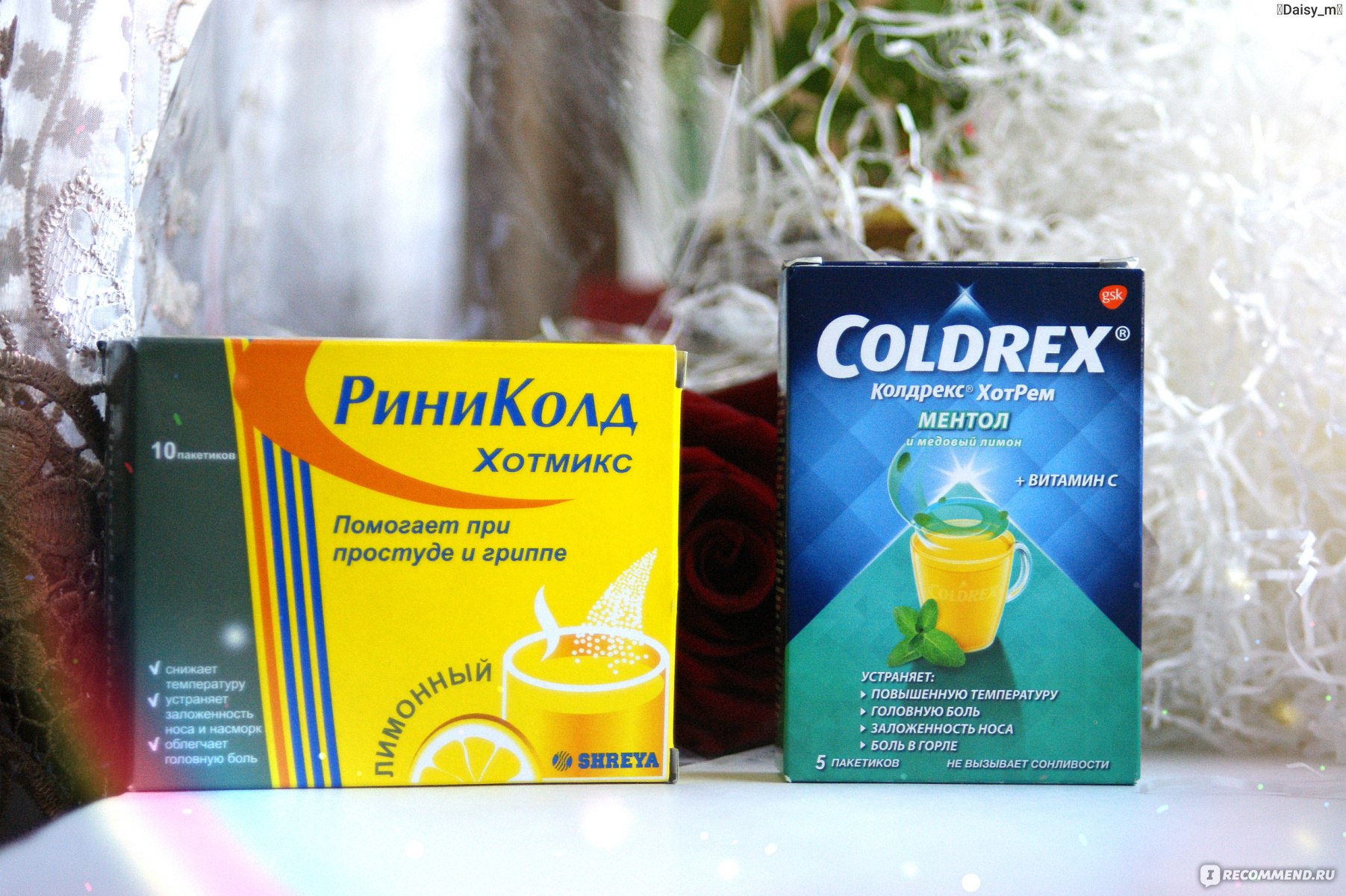 «Если у вас есть какие-либо вопросы или опасения, позвоните своему врачу и поговорите с ним. Мы здесь, чтобы помочь, даже если иногда помощь оказывается всего лишь советом (не для всего требуется рецепт) ».
«Если у вас есть какие-либо вопросы или опасения, позвоните своему врачу и поговорите с ним. Мы здесь, чтобы помочь, даже если иногда помощь оказывается всего лишь советом (не для всего требуется рецепт) ». Избегание тесного контакта с больными людьми, ношение маски и использование дезинфицирующего средства для рук — хорошие способы снизить ваши шансы заразиться вирусом простуды или COVID-19.
Избегание тесного контакта с больными людьми, ношение маски и использование дезинфицирующего средства для рук — хорошие способы снизить ваши шансы заразиться вирусом простуды или COVID-19. Никогда не принимайте антибиотики для лечения простуды и гриппа.
Никогда не принимайте антибиотики для лечения простуды и гриппа.
 «-D» в конце названия лекарства означает, что в его состав входит пероральное противозастойное средство.
«-D» в конце названия лекарства означает, что в его состав входит пероральное противозастойное средство. Также полезны анальгетики.
Также полезны анальгетики. Обычно они предназначены для людей, которые сильно болеют гриппом (например, тех, кто был госпитализирован) или тех, кто подвержен риску осложнений от гриппа, например, людей с длительными хроническими заболеваниями (такими как диабет или хроническая обструктивная болезнь легких, астма) или пожилой возраст.
Обычно они предназначены для людей, которые сильно болеют гриппом (например, тех, кто был госпитализирован) или тех, кто подвержен риску осложнений от гриппа, например, людей с длительными хроническими заболеваниями (такими как диабет или хроническая обструктивная болезнь легких, астма) или пожилой возраст. 12.2020.
12.2020. ie
ie Иногда симптомы длятся дольше у детей.
Иногда симптомы длятся дольше у детей.

 Лекарства в форме сиропов отличаются не только удобством применения, но и эффективностью.
Лекарства в форме сиропов отличаются не только удобством применения, но и эффективностью.
 Данная проблема возникает у людей, которые длительное время вынуждены дышать загрязненным воздухом.
Данная проблема возникает у людей, которые длительное время вынуждены дышать загрязненным воздухом. Формируется заболевание из-за того, что клапан желудка не может сдерживать желудочный сок, который время от времени попадает в пищевод и вызывает боль в ротовой полости;
Формируется заболевание из-за того, что клапан желудка не может сдерживать желудочный сок, который время от времени попадает в пищевод и вызывает боль в ротовой полости;
 Препарат обычно назначают пациентам с симптомами ОРВИ и гриппа, которые включают выраженную боль в горле и кашель.
Препарат обычно назначают пациентам с симптомами ОРВИ и гриппа, которые включают выраженную боль в горле и кашель.
 Это натуральный препарат, который изготавливается из природных компонентов и включает в состав мед и экстракт сосновых почек.
Это натуральный препарат, который изготавливается из природных компонентов и включает в состав мед и экстракт сосновых почек. Курс лечения начинается от 7 дней и может корректироваться лечащим врачом.
Курс лечения начинается от 7 дней и может корректироваться лечащим врачом. дети от 5 до 8-ми лет — получают по 10 мл сиропа до 4-х раз в сутки;
дети от 5 до 8-ми лет — получают по 10 мл сиропа до 4-х раз в сутки; Оно обладает анальгезирующим, противовоспалительным и противовирусными качествами.
Оно обладает анальгезирующим, противовоспалительным и противовирусными качествами. Вокасепт;
Вокасепт; На протяжении многих лет при первых признаках простуды и воспалении ротовой полости принимаю сироп Доктор Мом.
На протяжении многих лет при первых признаках простуды и воспалении ротовой полости принимаю сироп Доктор Мом. Загрузка…
У вас есть опыт или вопросы по теме? Задайте вопрос или поделитесь опытом в комментариях.
Загрузка…
У вас есть опыт или вопросы по теме? Задайте вопрос или поделитесь опытом в комментариях.




 Помогает сироп от боли в горле не всегда. Ведь она может возникнуть по самым разным причинам, не только из-за простуды или попадания в дыхательные пути болезнетворных микроорганизмов. Хотя в 90% случаев боль в горле у взрослых свидетельствует о начале ОРЗ, ОРВИ, ангины или воспалений гортани: фарингита или ларингита.
Помогает сироп от боли в горле не всегда. Ведь она может возникнуть по самым разным причинам, не только из-за простуды или попадания в дыхательные пути болезнетворных микроорганизмов. Хотя в 90% случаев боль в горле у взрослых свидетельствует о начале ОРЗ, ОРВИ, ангины или воспалений гортани: фарингита или ларингита. Рефлюксная болезнь. Это несмыкание рефлюксного клапана, отделяющего полость желудка от пищевода. Периодически происходит забрасывание в пищевод желудочного сока и содержимого желудка, что вызывает изжогу и сильное раздражение слизистых. При кислой отрыжке секрет попадает в горло и вызывает жжение и боль.
Рефлюксная болезнь. Это несмыкание рефлюксного клапана, отделяющего полость желудка от пищевода. Периодически происходит забрасывание в пищевод желудочного сока и содержимого желудка, что вызывает изжогу и сильное раздражение слизистых. При кислой отрыжке секрет попадает в горло и вызывает жжение и боль. стабильно высокая температура тела – от 39оС и выше, которая сбивается лишь не непродолжительное время;
стабильно высокая температура тела – от 39оС и выше, которая сбивается лишь не непродолжительное время; Выбор сиропов от горла в современных аптеках настолько большой, что не мудрено в них потеряться. Немногие знают о том, что даже отхаркивающие средства имеют различные механизмы действия и применять их с противокашлевыми препаратами ни в коем случае нельзя. Поэтому часто даже выяснения причины кашля оказывается недостаточно.
Выбор сиропов от горла в современных аптеках настолько большой, что не мудрено в них потеряться. Немногие знают о том, что даже отхаркивающие средства имеют различные механизмы действия и применять их с противокашлевыми препаратами ни в коем случае нельзя. Поэтому часто даже выяснения причины кашля оказывается недостаточно. «Флюдитек». Эффективный муколитический препарат, повышает секрецию бронхов, одновременно уменьшая вязкость выделений. Быстро переводит непродуктивный кашель в продуктивный. При большом количестве мокроты не назначается. Хорошо помогает при трахеитах и бронхитах.
«Флюдитек». Эффективный муколитический препарат, повышает секрецию бронхов, одновременно уменьшая вязкость выделений. Быстро переводит непродуктивный кашель в продуктивный. При большом количестве мокроты не назначается. Хорошо помогает при трахеитах и бронхитах. Обильное питье. В идеале – травяные чаи с выраженными антисептическими или противовоспалительными свойствами: липовый, ромашковый, малиновый, смородиновый, отвар из плодов шиповника. Выпивать за день надо не менее 2 литров воды.
Обильное питье. В идеале – травяные чаи с выраженными антисептическими или противовоспалительными свойствами: липовый, ромашковый, малиновый, смородиновый, отвар из плодов шиповника. Выпивать за день надо не менее 2 литров воды.




 Достаточно широкого действия.
Достаточно широкого действия. Считается, что если его принять в самом начале заболевания, то это позволит не разболеться вовсе. В худшем случае, просто переболеете в более легкой форме.
Считается, что если его принять в самом начале заболевания, то это позволит не разболеться вовсе. В худшем случае, просто переболеете в более легкой форме.

 01.2021 г.
01.2021 г.

 Когда малыш болеет, хочется дать ему все на свете медикаменты, только бы облегчить мучения. Но именно правильная дозировка и график приема — залог эффективного лечения простуды. «Геделикс» — это препарат растительного происхождения, который можно спокойно давать детям, он отпускается без рецепта. В его составе нет алкоголя, консервантов, сахара, поэтому лекарство полностью безопасно и подходит для приема младенцами от 0 месяцев в форме сиропа и детей с 2 лет в форме капель. Но, безусловно, нужно учитывать показания по приему.
Когда малыш болеет, хочется дать ему все на свете медикаменты, только бы облегчить мучения. Но именно правильная дозировка и график приема — залог эффективного лечения простуды. «Геделикс» — это препарат растительного происхождения, который можно спокойно давать детям, он отпускается без рецепта. В его составе нет алкоголя, консервантов, сахара, поэтому лекарство полностью безопасно и подходит для приема младенцами от 0 месяцев в форме сиропа и детей с 2 лет в форме капель. Но, безусловно, нужно учитывать показания по приему. Мягкая мерная ложечка идет в комплекте к сиропу – помогает точно отмерить дозировку, а детки ее легко облизывают.
Мягкая мерная ложечка идет в комплекте к сиропу – помогает точно отмерить дозировку, а детки ее легко облизывают. Принимать желательно неразбавленным, запивая необходимым количеством воды.
Принимать желательно неразбавленным, запивая необходимым количеством воды.
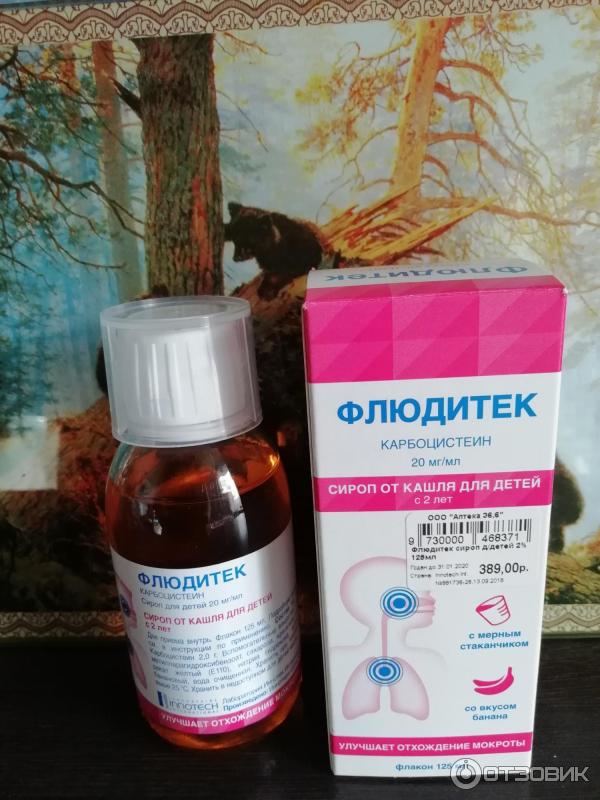 Препараты этой группы противопоказаны пациентам с астмой и астматическим бронхитом, так как могут затруднять дыхание.
Препараты этой группы противопоказаны пациентам с астмой и астматическим бронхитом, так как могут затруднять дыхание. Возможные побочные реакции на бромгексин включают не только расстройства желудка и кишечника, повышение активности печеночных ферментов, головную боль, головокружение, повышенное потоотделение, кожную сыпь. У некоторых пациентов бромгексин может вызвать бронхоспазм и усиление кашля.
Возможные побочные реакции на бромгексин включают не только расстройства желудка и кишечника, повышение активности печеночных ферментов, головную боль, головокружение, повышенное потоотделение, кожную сыпь. У некоторых пациентов бромгексин может вызвать бронхоспазм и усиление кашля. Родителям был предложен вопросник, заполняя который они должны были оценить состояние ребенка в первую и вторую ночь болезни по шкале от 0 до 6 по трем показателям: как часто ребенок кашлял, как он спал, как спали родители.
Родителям был предложен вопросник, заполняя который они должны были оценить состояние ребенка в первую и вторую ночь болезни по шкале от 0 до 6 по трем показателям: как часто ребенок кашлял, как он спал, как спали родители.
 Пола выражают надежду на то, что теперь ученые предпримут попытки доказать полезное действие домашнего куриного супа при детских простудных заболеваниях.
Пола выражают надежду на то, что теперь ученые предпримут попытки доказать полезное действие домашнего куриного супа при детских простудных заболеваниях.

 Прежде чем лечить кашель у годовалого малыша, необходимо определить его характер. Мокрый и сухой кашель требует разного лечения.
Прежде чем лечить кашель у годовалого малыша, необходимо определить его характер. Мокрый и сухой кашель требует разного лечения. Он является опасным и может являться симптом серьёзного заболевания. Что дать годовалому ребёнку от сухого кашля сможет решить врач после необходимого обследования. Обычно в этом случаи врачи назначают ингаляцию и сиропы, способствующие разжижению мокроты. Это может быть сироп на основе корня солодки или эфирных масел. При сухом кашле и высокой температуре нужно принимать антибиотики на основе пенициллина.
Он является опасным и может являться симптом серьёзного заболевания. Что дать годовалому ребёнку от сухого кашля сможет решить врач после необходимого обследования. Обычно в этом случаи врачи назначают ингаляцию и сиропы, способствующие разжижению мокроты. Это может быть сироп на основе корня солодки или эфирных масел. При сухом кашле и высокой температуре нужно принимать антибиотики на основе пенициллина. Таким малышам многие лекарства противопоказаны к применению, особенно от сухого кашля. В аптеках большой выбор лекарств, выпускаемых в разных формах. Наиболее часто применяются сиропы и таблетки, а также грудные травяные сборы.
Таким малышам многие лекарства противопоказаны к применению, особенно от сухого кашля. В аптеках большой выбор лекарств, выпускаемых в разных формах. Наиболее часто применяются сиропы и таблетки, а также грудные травяные сборы. Но все же есть некоторые разрешённые и эффективные. Помимо сиропа, можно принимать жевательные пастилки Доктор Мом. С 1 года разрешено применение Тусупрекса, но под строгим контролем педиатра. Большинство других таблеток разрешено для использования детям старшего возраста.
Но все же есть некоторые разрешённые и эффективные. Помимо сиропа, можно принимать жевательные пастилки Доктор Мом. С 1 года разрешено применение Тусупрекса, но под строгим контролем педиатра. Большинство других таблеток разрешено для использования детям старшего возраста. Вследствие влияния болезнетворных возбудителей гортань отекает, голос становится осипшим, грубым. С физиологической точки зрения лающий кашель можно назвать бесполезным, так как он не способствует выведению мокроты, не обеспечивает защиту горла и сопровождается болевыми ощущениями. Чаще всего возникает сухой лающий кашель у ребенка детсадовского возраста, груднички страдают им довольно редко. Приступы кашля протекают для маленького организма очень тяжело и мучительно, часто сопровождаются рвотой и затрудненным дыханием. Если лающий кашель у ребенка возникает без температуры, требуется безотлагательно доставить его в больницу и показать врачу. При таком состоянии очень высок риск развития серьезного отека гортани, при котором не будет обеспечиваться проникновение воздуха через дыхательные пути, что приведет к удушью малыша. Лающий кашель у взрослого с невозможностью откашливания также требует обращения в медицинское учреждение. Он может свидетельствовать о прогрессировании вирусной инфекции в районе голосовых связок.
Вследствие влияния болезнетворных возбудителей гортань отекает, голос становится осипшим, грубым. С физиологической точки зрения лающий кашель можно назвать бесполезным, так как он не способствует выведению мокроты, не обеспечивает защиту горла и сопровождается болевыми ощущениями. Чаще всего возникает сухой лающий кашель у ребенка детсадовского возраста, груднички страдают им довольно редко. Приступы кашля протекают для маленького организма очень тяжело и мучительно, часто сопровождаются рвотой и затрудненным дыханием. Если лающий кашель у ребенка возникает без температуры, требуется безотлагательно доставить его в больницу и показать врачу. При таком состоянии очень высок риск развития серьезного отека гортани, при котором не будет обеспечиваться проникновение воздуха через дыхательные пути, что приведет к удушью малыша. Лающий кашель у взрослого с невозможностью откашливания также требует обращения в медицинское учреждение. Он может свидетельствовать о прогрессировании вирусной инфекции в районе голосовых связок. Сильный лающий кашель у взрослых не столь мучителен, как у маленьких детей, но при этом также велик риск возникновения отека гортани и удушья.
Сильный лающий кашель у взрослых не столь мучителен, как у маленьких детей, но при этом также велик риск возникновения отека гортани и удушья.
 К симптомам ларингита относятся:
К симптомам ларингита относятся:


 К симптомам астмы относятся:
К симптомам астмы относятся:
 Симптоматика зависит от размера инородного предмета:
Симптоматика зависит от размера инородного предмета:

 При очень сильных, изматывающих приступах обычно выписываются препараты опиоидной группы, имеющие в своем составе декстрометорфан и кодеин. Данные таблетки успешно подавляют кашлевой рефлекс. Также применяются антибиотики. В целях избавления от лающего кашля, возникающего ночью, врач может назначить антигистаминные средства либо препараты, содержащие глауцин – сиропы Бронхитусен Врамед, Бронхолитин, Бронхолитин шалфей, Бронхосевт, Бронхотон, Бронхоцин, Глаувент либо Глауцин (драже, сироп или таблетки).
При очень сильных, изматывающих приступах обычно выписываются препараты опиоидной группы, имеющие в своем составе декстрометорфан и кодеин. Данные таблетки успешно подавляют кашлевой рефлекс. Также применяются антибиотики. В целях избавления от лающего кашля, возникающего ночью, врач может назначить антигистаминные средства либо препараты, содержащие глауцин – сиропы Бронхитусен Врамед, Бронхолитин, Бронхолитин шалфей, Бронхосевт, Бронхотон, Бронхоцин, Глаувент либо Глауцин (драже, сироп или таблетки).
 В растворах для ингаляционного лечения применяются:
В растворах для ингаляционного лечения применяются:




 Поэтому так важно подобрать средство эффективное, безопасное и “по вкусу”.
Поэтому так важно подобрать средство эффективное, безопасное и “по вкусу”.

 Лекарства, которые могут помочь ребенку с насморком из-за сезонной аллергии, не помогут тому же ребенку, когда из-за вируса простуды из носа капает; лежащие в основе механизмы различны.
Лекарства, которые могут помочь ребенку с насморком из-за сезонной аллергии, не помогут тому же ребенку, когда из-за вируса простуды из носа капает; лежащие в основе механизмы различны.

 Однако эффективность отхаркивающих средств у детей не доказана.
Однако эффективность отхаркивающих средств у детей не доказана. »
»
 Они включают:
Они включают:
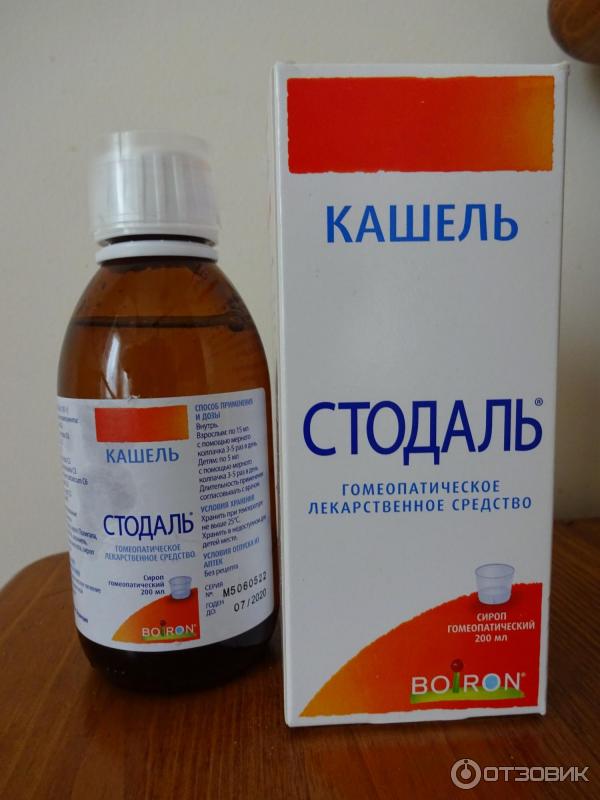 Если не указано, что они не вызывают сонливость, они также могут содержать антигистаминные препараты.
Если не указано, что они не вызывают сонливость, они также могут содержать антигистаминные препараты.



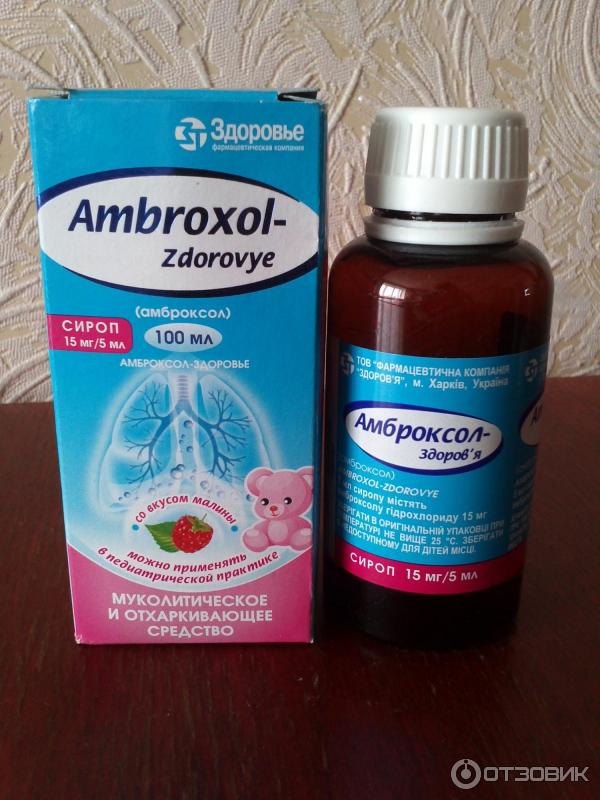


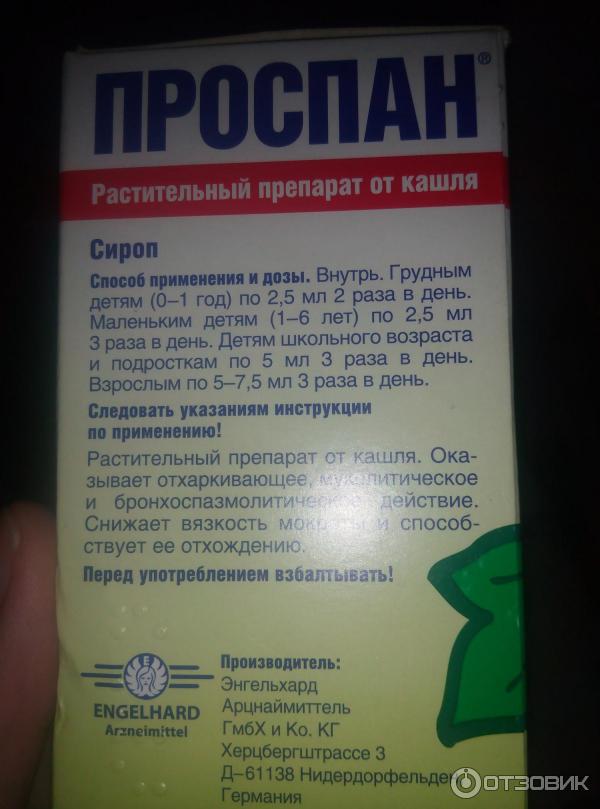 Активным ингредиентом средства для снятия кашля Delsym® Children’s 12 Hour Cough Relief является декстрометорфан, который воздействует на мозг, помогая уменьшить ощущение, что вам нужно кашлять на срок до 12 часов. Многие лекарства от кашля также содержат сладкие ароматизаторы, которые делают их более приятными для детей. Некоторые лекарства от кашля, такие как версии для взрослых, содержат алкоголь или сульфиты, к которым у некоторых детей может быть аллергия.Чтобы избежать этих добавок, прочтите список неактивных ингредиентов на упаковке продукта.
Активным ингредиентом средства для снятия кашля Delsym® Children’s 12 Hour Cough Relief является декстрометорфан, который воздействует на мозг, помогая уменьшить ощущение, что вам нужно кашлять на срок до 12 часов. Многие лекарства от кашля также содержат сладкие ароматизаторы, которые делают их более приятными для детей. Некоторые лекарства от кашля, такие как версии для взрослых, содержат алкоголь или сульфиты, к которым у некоторых детей может быть аллергия.Чтобы избежать этих добавок, прочтите список неактивных ингредиентов на упаковке продукта. Серьезные побочные эффекты возникают редко, но важно сообщить врачу, если более легкие побочные эффекты сохранятся или ухудшатся.
Серьезные побочные эффекты возникают редко, но важно сообщить врачу, если более легкие побочные эффекты сохранятся или ухудшатся.
 Родители не должны давать маленьким детям или младенцам детские лекарства от простуды и кашля, предназначенные для детей старшего возраста.
Родители не должны давать маленьким детям или младенцам детские лекарства от простуды и кашля, предназначенные для детей старшего возраста.


 Но исследования показывают, что обычные детские средства от простуды и кашля не облегчают симптомы у детей, а в некоторых случаях эти средства могут быть смертельными при неправильном использовании.
Но исследования показывают, что обычные детские средства от простуды и кашля не облегчают симптомы у детей, а в некоторых случаях эти средства могут быть смертельными при неправильном использовании. Например, по крайней мере одно исследование показало, что мед является более эффективным средством от кашля, чем сироп от кашля.
Например, по крайней мере одно исследование показало, что мед является более эффективным средством от кашля, чем сироп от кашля. S. отделения неотложной помощи при неблагоприятных проблемах со здоровьем, связанных с этими лекарствами, и около 7000 детей в возрасте до 12 лет были замечены в отделениях неотложной помощи США по поводу проблем, связанных с использованием продуктов. (Некоторые эксперты полагают, что частота осложнений занижена, учитывая, что безрецептурные лекарства от кашля и простуды часто обнаруживаются на токсикологических экранах, когда маленькие дети поступают в больницу с явными опасными для жизни событиями.)
S. отделения неотложной помощи при неблагоприятных проблемах со здоровьем, связанных с этими лекарствами, и около 7000 детей в возрасте до 12 лет были замечены в отделениях неотложной помощи США по поводу проблем, связанных с использованием продуктов. (Некоторые эксперты полагают, что частота осложнений занижена, учитывая, что безрецептурные лекарства от кашля и простуды часто обнаруживаются на токсикологических экранах, когда маленькие дети поступают в больницу с явными опасными для жизни событиями.)
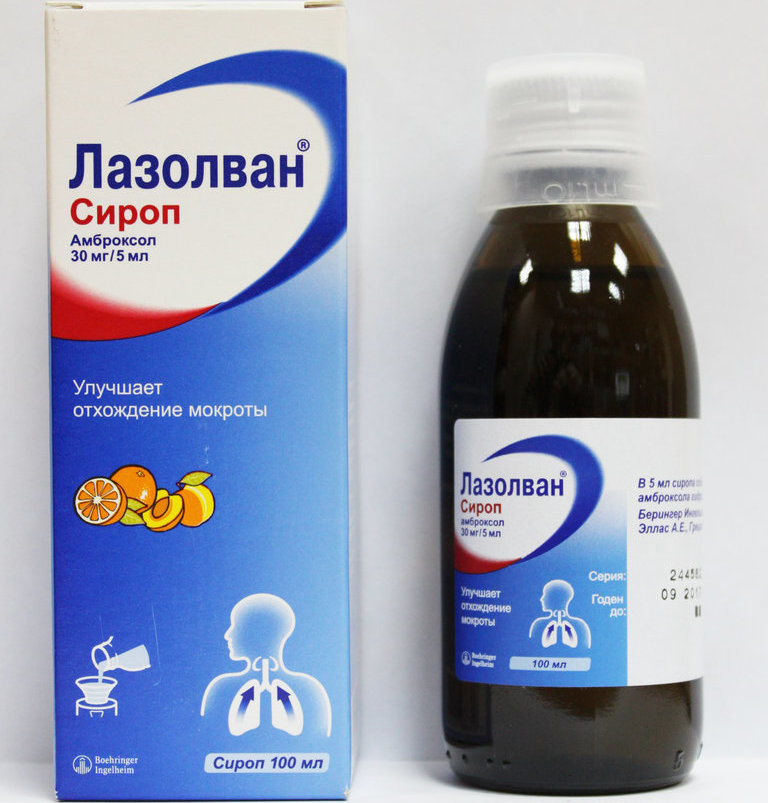 Не принимайте многосимптомные лекарства, если у ребенка есть только один беспокоящий симптом.
Не принимайте многосимптомные лекарства, если у ребенка есть только один беспокоящий симптом.

 Другими словами, каждое исследование показало, что сахарная таблетка оказывает такое же действие, как и лекарства от простуды. Лекарства от кашля не останавливали кашель, деконгестанты не уменьшали застойные явления у детей, а отхаркивающие средства не делали слизистые более управляемыми. Даже если бы лекарства действовали, они лечили бы только симптомы простуды; они не излечивают и не сокращают продолжительность болезни.Детям со временем становится лучше.
Другими словами, каждое исследование показало, что сахарная таблетка оказывает такое же действие, как и лекарства от простуды. Лекарства от кашля не останавливали кашель, деконгестанты не уменьшали застойные явления у детей, а отхаркивающие средства не делали слизистые более управляемыми. Даже если бы лекарства действовали, они лечили бы только симптомы простуды; они не излечивают и не сокращают продолжительность болезни.Детям со временем становится лучше. Эти экстраполированные дозы неточны и потенциально опасны; это подвергает детей гораздо более высокому риску побочных эффектов и случайной передозировки.
Эти экстраполированные дозы неточны и потенциально опасны; это подвергает детей гораздо более высокому риску побочных эффектов и случайной передозировки.
