Шесть главных виновников возникновения неприятного запаха изо рта
Неприятный запах изо рта (галитоз) может быть очень неудобным симптомом, стесняющим вас во время общения с другими людьми или интимных ситуаций. Вот почему важно хорошо разбираться в причинах галитоза. Ниже представлены шесть возможных причин галитоза и способы их устранения:
1. ВЫ НЕ УХАЖИВАЕТЕ ЗА СВОИМИ ЗУБАМИ И ДЕСНАМИ КАК СЛЕДУЕТ
Причиной галитоза может быть бактериальный налет, постоянно образующийся на зубах, вокруг зубов и между зубами. Бактерии расщепляют оказавшиеся во рту частицы пищи и при этом выделяется газ с неприятным запахом, вызывающий плохой запах изо рта.
Лучшим способом предотвращения этого является чистка зубов 2 раза в день фторсодержащей зубной пастой и использование зубной нити для удаления зубного налета и застрявшей еды из труднодоступных мест между зубами.
2. ВОЗМОЖНО, У ВАС РАЗВИВАЕТСЯ ЗАБОЛЕВАНИЕ ДЕСЕН
Галитоз может быть одним из первых признаков заболевания десен, поскольку причиной галитоза является образование того же самого бактериального налета вдоль линии десен, что и при кровоточивости десен. Если его не удалить, бактериальный налет может вызвать кровоточивость и опухание десен — симптомы гингивита. Без своевременного лечения это может привести к более серьезным проблемам с деснами. Срочно обратитесь к стоматологу.
Если его не удалить, бактериальный налет может вызвать кровоточивость и опухание десен — симптомы гингивита. Без своевременного лечения это может привести к более серьезным проблемам с деснами. Срочно обратитесь к стоматологу.
Чтобы эффективно бороться с воспалением и кровоточивостью десен*, чистите зубы два раза в день фторсодержащей зубной пастой, такой как Пародонтакc, которая разработана специально для устранения гораздо большего количества бактерий, чем обычная зубная паста**.
*Yankel et al., 1993; Yankell and Emiling, 1988
**Удаляет больше зубного налета, основной причины кровоточивости десен, после профессиональной чистки зубов в кабинете у стоматолога и последующей чистки зубов зубной пастой Пародонтакс (за исключением Пародонтакс Отбеливающая) с содержанием бикарбоната натрия не менее 67%, 2 раза в день, по сравнению с обычной зубной пастой, не содержащей бикарбонат натрия.
3. ВЫ УПОТРЕБЛЯЕТЕ ОПРЕДЕЛЕННЫЕ ПРОДУКТЫ И НАПИТКИ
Если вы едите пищу с выраженным запахом, например чеснок, лук или специи, или пьете кофе или алкоголь, это может на некоторое время испортить запах изо рта. Чтобы избежать этого, не употребляйте подобной пищи или напитков.
Чтобы избежать этого, не употребляйте подобной пищи или напитков.
4. ВЫ КУРИТЕ ИЛИ ЖУЕТЕ ТАБАК
Курение сигарет и трубок, а также нюхание и жевание табака может быть причиной неприятного запаха изо рта. Курение также может привести к изменению цвета зубов и повысить риск развития заболевания десен. Если вы бросите курить, ваша полость рта станет более здоровой, зубы более белыми, а дыхание более свежим.
5. ВЫ НА РАДИКАЛЬНОЙ ДИЕТЕ
Пост, а также радикальная или низкоуглеводная диета могут иметь побочный эффект в виде неприятного запаха изо рта. Это происходит потому, что при быстром расщеплении жиров выделяются химические вещества, называемые кетонами. Они выводятся из организма вместе с выдохом, вызывая неприятный запах. От этой разновидности галитоза можно избавиться, только изменив свою диету.
6. У ВАС СИМПТОМЫ ЗАБОЛЕВАНИЯ
В редких случаях некоторые заболевания могут привести к неприятному запаху изо рта. Одним из таких заболеваний является «сухость во рту» или «ксеростомия», которая возникает, когда нарушается приток слюны в полость рта. Неприятный запах изо рта появляется потому, что есть недостаток слюны, которая увлажняет полость рта и помогает смыть бактерии, являющиеся причиной галитоза.
Одним из таких заболеваний является «сухость во рту» или «ксеростомия», которая возникает, когда нарушается приток слюны в полость рта. Неприятный запах изо рта появляется потому, что есть недостаток слюны, которая увлажняет полость рта и помогает смыть бактерии, являющиеся причиной галитоза.
Неприятный запах изо рта может быть также вызван желудочно-кишечными расстройствами, диабетом, инфекциями верхних дыхательных путей. Если Вас беспокоит неприятный запах изо рта, то вам следует обратиться к стоматологу или врачу.
Галитоз полости рта – причины возникновения и профилактика
Галитоз, или halitosis, — это неприятный запах изо рта. Это не самостоятельное заболевание, а лишь симптом, указывающий на другие патологии. Основной недуг необязательно связан с нездоровьем полости рта — причиной могут выступать разные болезненные состояния, вызывающие размножение анаэробной микрофлоры. Продуктом их жизнедеятельности выступают сернистые летучие соединения, которые и имеют характерный неприятный запах.
Следует помнить, что маскировка запаха с помощью мятных леденцов или жевательной резинки — не лучший выход. Необходимо выявить точные причины, чтобы справиться с проявлением и не только устранить дискомфорт, но и предупредить другие осложнения болезни.
Причины возникновения
Галитоз бывает общим и местным. В первом случае он связан с дисфункцией внутренних органов, во втором — с состоянием полости рта. К основным причинам возникновения местного галитоза относят:
- нарушение правил гигиены полости рта, скопление бактериального налета и формирование твердых зубных отложений;
- кариес единичный и множественный — поверхностный, средний, глубокий;
- стоматит, пародонтит и пародонтоз;
- пульпит, глоссит, хейлит, гингивит;
- альвеолит, периимплантит, перикоронарит и др.
Это так называемые интраоральные причины. Например, брекеты или ортопедические конструкции должны подвергаться тщательному уходу для профилактики скопления болезнетворной микрофлоры.
Общий галитоз может быть связан с экстраоральными причинами: заболеваниями дыхательных путей, пищеварительного тракта, дисбактериозом кишечника, болезнями печени, желчного пузыря, почек. Кроме того, он возникает при эндокринных патологиях — сахарном диабете, тиреотоксикозе. Многие недуги вызывают изменение состава и вязкости слюны, объема ее выработки. Недостаточное увлажнение слизистых способствует уменьшению защитных функций. Если очевидных симптомов стоматологических заболеваний нет, важно обратиться к терапевту или специалисту узкого профиля, чтобы выяснить причину неприятного запаха изо рта. Отдельной категорией причин выступает прием медикаментов, которые вызывают изменения состава слюны или сопровождаются таким побочным действием, как сухость во рту. Распространенные лекарства с таким эффектом — антибиотики, противовирусные препараты, средства для лечения химических зависимостей, препараты для нормализации сердечного ритма и артериального давления. В связи с этим сухость во рту и связанный с изменением состава слюны галитоз часто встречаются у старших возрастных групп — пожилых людей, постоянно принимающих много препаратов.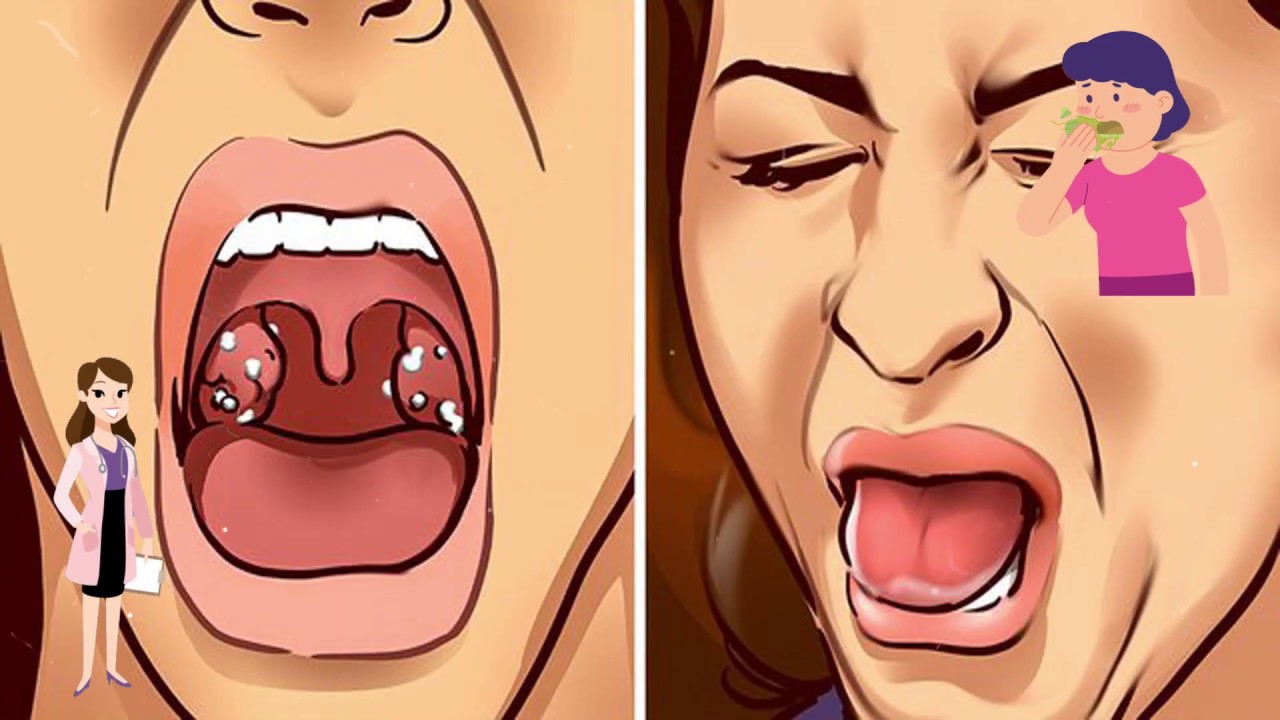
Симптомы и проявления
Если галитоз возникает исключительно в утреннее время и проходит после чистки зубов, мы говорим о физиологическом характере симптома. В ночное время уменьшается выработка слюны и активно размножается анаэробная микрофлора. После пробуждения и гигиенических процедур неприятный запах исчезает, и такое состояние — норма.
Патологический неприятный запах изо рта наблюдается в том числе после чистки зубов. Он может быть разным, характер галитоза определяется причинами. Так, гнойный запах может наблюдаться при пародонтозе и фарингите, запах ацетона — при сахарном диабете, обезвоживании, запах аммиака — при дисфункции печени и диффузном токсическом зобе, кислый запах — при грибковых поражениях слизистых ротоглотки. Кроме того, предположить причину появления этого признака можно по симптомам, которые сопровождают галитоз:
- кровоточивость десен — при пародонтите, пародонтозе, афтозном стоматите и др.;
- подвижность зубов, появление зубодесневых карманов — при пародонтозе;
- белый или желтоватый налет на слизистой полости рта — при кандидозе, стоматите;
- потемнение участков эмали в области линии десен — при твердых зубных отложениях;
- увеличение объема десневых сосочков между зубами, рыхлость десен — при гингивите;
- боль и отек слизистой оболочки языка — глоссит и др.

Если других симптомов кроме самого галитоза нет, или присутствуют неспецифические проявления, есть вероятность наличия системных патологий, заболеваний ЖКТ или эндокринных нарушений. Поэтому важно посетить не только стоматолога, но и врача-терапевта.
Принципы лечения галитоза
Диагностика галитоза обязательно включает в себя осмотр стоматологом. Это необходимо для подтверждения или исключения стоматологических патологий. Стоматолог-терапевт проведет опрос и осмотр полости рта, порекомендует санацию, если это необходимо. Основными принципами лечения являются:
- профессиональная чистка: удаление твердых зубных отложений и мягкого налета;
- устранение заболеваний полости рта: лечение кариеса, воспалительных заболеваний слизистых оболочек и десен, удаление зубов, не подлежащих восстановлению и пр.;
- соблюдение диеты: отказ от специфических продуктов, коррекция питания;
- соблюдение рекомендации индивидуальной гигиены гигиены: подбор зубной щетки нужной жесткости, подходящей зубной пасты, ополаскивателей, а также обучение пользованию зубной нитью.

Медикаменты и народные средства против галитоза
Медикаментозное лечение местного галитоза опирается на причины. Если источником неприятного запаха были очаги инфекции или кариозные полости, то галитоз проходит самостоятельно после санации полости рта. Справиться с проблемой можно также с помощью антисептиков, они способствуют угнетению патогенной микрофлоры, участвуют в профилактике рецидивов воспалительных заболеваний. Антисептические растворы для полоскания лучше выбирать по рекомендации специалиста.
Если причиной неприятного запаха выступали инфекционные заболевания десен и слизистых оболочек, врач назначит местные препараты: мази, гели для нанесения или аппликаций. Стоматолог выяснит природу инфекции и назначит препарат с антибактериальным, противовирусным или противогрибковым действием. Комбинированные средства содержат и другие компоненты — для купирования зуда, жжения, боли и устранения галитоза. При выраженном воспалении может потребоваться системная антибактериальная терапия: антибиотики, фунгицидные медикаменты, мощные противовирусные и иммуномодулирующие средства.
В случаях, когда галитозу способствуют ортодонтические и ортопедические конструкции, стоматолог-терапевт направит к специалисту узкого профиля. С ортодонтом вы сможете обсудить перспективы выбора альтернативного метода исправления прикуса. Визит к стоматологу-ортопеду необходим для коррекции зубных протезов или конструкций, а также их замены.
При пародонтозе курс лечения может быть комплексным и довольно сложным, включать в себя удаление поддесневых зубных отложений, шинирование и другие мероприятия. Пародонтолог поможет справиться с основной причиной неприятного запаха изо рта и предупредить осложнения.
Многие пациенты интересуются, как вылечить галитоз в домашних условиях. Важно помнить, что использование методов народной медицины должно быть согласовано со специалистом, стоматологи не рекомендуют заниматься самолечением. К одним из сравнительно безопасных способов относят полоскания настоями трав. Антисептическим действием обладают отвары ромашки, коры дуба, шалфея. Помните: раствор должен быть теплым, ни в коем случае нельзя полоскать полость рта горячим раствором, это чревато ожогом.
Помните: раствор должен быть теплым, ни в коем случае нельзя полоскать полость рта горячим раствором, это чревато ожогом.
В качестве народных средств можно прибегнуть к употреблению определенных продуктов, которые способствуют свежести дыхания. К ним относят следующие:
- яблоки, морковь, груши;
- арбуз, розмарин;
- свежая зелень — петрушка, мята, базилик.
Натертый на мелкой терке корень имбиря также способен справиться с неприятными запахами. Учитывайте аллергические реакции при выборе продуктов — подберите собственный рацион на основе предпочтений и индивидуальных особенностей.
Меры профилактики
Предупредить развитие галитоза можно поможет профилактика: важно регулярно посещать стоматолога, своевременно лечить заболевания полости рта, дважды в год проходить профессиональную чистку зубов.
Профилактика галитоза также включает в себя следование рекомендациям индивидуальной гигиены полости рта. К ним относят следующие:
- подбор зубной щетки с подходящей степенью жесткости щетины.
 Людям с заболеваниями пародонта — с мягкой, тем, кто склонен к образованию большого количества мягкого налета — с жесткой, но только при условии крепкой эмали, отсутствии повышенной чувствительности зубов. Средняя подходит для всех остальных. Менять зубную щетку нужно раз в 1–3 месяца;
Людям с заболеваниями пародонта — с мягкой, тем, кто склонен к образованию большого количества мягкого налета — с жесткой, но только при условии крепкой эмали, отсутствии повышенной чувствительности зубов. Средняя подходит для всех остальных. Менять зубную щетку нужно раз в 1–3 месяца; - использование зубной пасты без абразивного эффекта — чтобы не допустить микроповреждений эмали и не увеличить риск развития заболеваний зубов;
- пользование зубной нитью и ополаскивателем для полости рта после каждого приема пищи;
- отказ от вредных привычек — курения, употребления спиртного, большого количества чая и кофе;
- употребление достаточного количества воды — для предупреждения сухости во рту и достаточного увлажнения слизистых оболочек.
При хронических заболеваниях внутренних органов необходимо уделять внимание профилактике осложнений, принимать терапию согласно рекомендациям врача.
С проблемой неприятного запаха изо рта вы можете обратиться к стоматологам клиник «СТОМА». Высокая квалификация наших специалистов, а также современное оснащение помогут быстро выявить причину симптома и назначить эффективное лечение.
Высокая квалификация наших специалистов, а также современное оснащение помогут быстро выявить причину симптома и назначить эффективное лечение.
Неприятный запах изо рта из-за нарушения работы желудка
Неприятный запах изо рта могут вызывать несколько причин, но известно ли вам, что одной из причин может служить нарушение работы желудка? Неприятный запах изо рта приблизительно у половины населения обусловлен действием иных факторов, нежели потребляемая пища, напитки или курение. Из числа таких людей лишь приблизительно у 10 процентов причиной заключается в наличии других заболеваний, таких как диабет, заболевания печени и почек. Людей, страдающих от неприятного запаха изо рта вследствие нарушения работы желудка, еще меньше. Однако, очевидно, это не облегчает их положения.
Ниже описано, каким образом состояние здоровья желудка может вызывать неприятный запах изо рта, а также изложены меры по устранению таких последствий.
Язвы
В некоторых случаях причиной неприятного запаха изо рта могут быть язвы, образующиеся под действием бактерий. Исследователи в статье, опубликованной на интернет-сайте ScienceDaily, подтверждают, что бактерии, которые являются наиболее распространенным возбудителем язвенной болезни желудка и известны под именем Helicobacter pylori (H. pylori), способны вызывать и неприятный запах изо рта. К счастью, антибиотики представляют собой эффективный метод борьбы с такими бактериями.
Исследователи в статье, опубликованной на интернет-сайте ScienceDaily, подтверждают, что бактерии, которые являются наиболее распространенным возбудителем язвенной болезни желудка и известны под именем Helicobacter pylori (H. pylori), способны вызывать и неприятный запах изо рта. К счастью, антибиотики представляют собой эффективный метод борьбы с такими бактериями.
Имеется в целом противоречивая информация о том, что язвы сами по себе вызывают неприятный запах изо рта, хотя отдельно взятые бактерии H. pylori не испускают неприятного запаха. Однако упомянутое выше исследование показало, что у пациентов, зараженных бактерией H. pylori, также обнаруживались бактерии Prevotella intermedia – один из основных возбудителей заболеваний пародонта. Если вы одновременно страдаете неприятным запахом изо рта и язвой желудка, пройдите обследование, чтобы проверить их возможную связь.
Рефлюкс
Другой причиной неприятного запаха изо рта, связанной с нарушением работы желудка, может служить гастроэзофагеальная рефлюксная болезнь или ГЭРБ. Такое состояние сопровождается забросом желудочного сока в пищевод, вызывая чувство жжения в грудной клетке или горле. Согласно данным некоммерческой организации «Немурз» (Nemours) одним из симптомов ГЭРБ является неприятный запах изо рта. Кроме того, при ГЭРБ кислота попадает из желудка в ротовую полость и ослабляет здоровье зубов, в частности может способствовать эрозии эмали зубов. Поражение структуры горла и ротовой полости также может способствовать размножению в ротовой полости определенных видов бактерий.
Такое состояние сопровождается забросом желудочного сока в пищевод, вызывая чувство жжения в грудной клетке или горле. Согласно данным некоммерческой организации «Немурз» (Nemours) одним из симптомов ГЭРБ является неприятный запах изо рта. Кроме того, при ГЭРБ кислота попадает из желудка в ротовую полость и ослабляет здоровье зубов, в частности может способствовать эрозии эмали зубов. Поражение структуры горла и ротовой полости также может способствовать размножению в ротовой полости определенных видов бактерий.
У пациентов с ГЭРБ будут наблюдаться и другие симптомы, и им следует проходить лечение вне зависимости от поражений полости рта. Пациенты с подозрением на ГЭРБ должны пройти осмотр и обследование на рефлюкс. При правильном лечении с неприятным запахом изо рта обычно удается распрощаться.
Действительно ли запах столь неприятен?
У многих людей, которые считают, что имеют неприятный запах изо рта, в действительности он отсутствует. Хотя вы можете пройти анализ на содержание серы, обычно стоматолог проводит оценку по пробе на запах. Если неприятный запах подтверждается, пройдите осмотр на наличие кариозных полостей и заболеваний десен – лечение таких заболеваний часто устраняет неприятный запах изо рта.
Хотя вы можете пройти анализ на содержание серы, обычно стоматолог проводит оценку по пробе на запах. Если неприятный запах подтверждается, пройдите осмотр на наличие кариозных полостей и заболеваний десен – лечение таких заболеваний часто устраняет неприятный запах изо рта.
При отсутствии кариеса зубов и заболеваний пародонта неприятный запах изо рта может обусловливаться скоплением бактерий на поверхности языка. В таком случае полезно чистить язык, для этого можно использовать зубную щетку Colgate® 360 , оснащенную скребком для языка на обратной стороне щетины. Также можно начать применение ополаскивателя для полости рта, например Colgate® Total, который поможет быстро предотвращать размножение бактерий в течение дня.
Неприятный запах изо рта является третьей по распространенности – после кариеса и заболеваний десен – причиной обращения за стоматологической помощью. Если вы ощущаете неприятный запах изо рта, пройдите тщательный стоматологический осмотр. Если у вас имеются нарушения работы верхних отделов желудочно-кишечного тракта, например боль или изжога, также потребуется пройти медицинский осмотр. Не стоит вынуждать себя жить с неприятным запахом изо рта, вызванным такими нарушениями.
Не стоит вынуждать себя жить с неприятным запахом изо рта, вызванным такими нарушениями.
Дополнительную информацию о причинах неприятного запаха изо рта можно найти в Центре здоровья зубов и полости рта Colgate.
Информация об авторе: Джеймс Бёрк Файн – д-р стоматологии, помощник декана по постдокторским исследовательским программам, профессор клинической стоматологии и заведующий отделением магистерской подготовки в области пародонтологии в Стоматологическом колледже при Колумбийском университете, Нью-Йорк. Занимал должность исследователя и соисследователя в финансируемых исследовательских проектах. Является автором и соавтором множества статей, разделов и рефератов, посвященных заболеваниям пародонта, в том числе соавтором Клинического руководства по пародонтологии. Кроме того, д-р Файн участвовал в лекциях и семинарах в качестве приглашенного докладчика. Он ведет практику, ограниченную сферой пародонтологии, в г. Хобокене штата Нью-Джерси, а также на факультете клинической практики в Колумбийском университете.
Коронавирус оставляет искаженное послевкусие – Коммерсантъ FM – Коммерсантъ
Переболевшие коронавирусом столкнулись с неожиданным последствиями: спустя месяцы после выздоровления у них исказились запахи и вкусы. Те, кто перенес COVID-19, жалуются на странный привкус, настолько невыносимый, что из-за него приходится менять рацион в поисках подходящих продуктов. Некоторые пострадавшие считают, что это индивидуальная особенность организма и не догадываются, что речь идет о малоизученном последствии коронавируса. Что это? И как возникает этот симптом? С переболевшими и специалистами поговорил Иван Корякин.
«Не описывайте свои симптомы. Если вы здесь, значит, мы с вами испытываем одно и то же»,— говорится в описании чата о последствиях коронавируса. Его участники, а их уже 17 тыс., называют это запахом гари, жженого лука, чего-то протухшего, а то и сгнившего. И приходит он неожиданно: человек выздоравливает, прощается с коронавирусом, получает обратно свое утерянное обоняние и возвращается к нормальной жизни.
Но спустя несколько месяцев после отрицательного теста начинается странное. О своем опыте “Ъ FM” рассказала Екатерина из Одессы: «Это было, когда я сварила куриный бульон, он просто показался мне каким-то не таким, как я привыкла ощущать бульон. Прошла неделя, я снова приготовила эту курицу, и ее запах был очень резким. Прошло время, и я поняла, что проблемы у меня не только с курицей, у меня проблемы еще с яйцами, хлебом, шоколадом, кофе».
Блюда могут быть какими угодно. Корреспондент “Ъ FM”, например, больше не может завтракать молочной кашей, кто-то не переносит мандарины, кому-то неприятен и алкоголь, особенно почему-то пиво. Есть через силу не получается, запах и привкус в буквальном смысле тошнотворный. Попытки обобщить приводят к мысли, что реакцию провоцирует белковая пища или просто горячие блюда, по крайней мере, в большинстве случаев. Но самое неприятное, что эффект, бывает, усиливается, и привкус перекидывается на другие продукты. Доходит до того, что «мертвяком», как пишут в чате, пахнет все вокруг. С этим столкнулась Анастасия из Дальнегорска: «В кровати, в ванной — везде, есть ощущение, что этот же запах присутствует во рту. Воду обычную не могу пить, пью только газированную, «Ессентуки». Кажется, что воняет просто все».
С этим столкнулась Анастасия из Дальнегорска: «В кровати, в ванной — везде, есть ощущение, что этот же запах присутствует во рту. Воду обычную не могу пить, пью только газированную, «Ессентуки». Кажется, что воняет просто все».
И неважно, в какой форме протекал коронавирус, с эффектом могут столкнуться и те, кто переболел бессимптомно. Поэтому атакованные этим странным запахом нередко думают, что столкнулись, например, с онкологией. Многие жалуются на непонимание со стороны близких, что порой доводит даже до панических атак и срывов. Даже врачи толком не могут помочь, говорит Юлия, которая летом и создала группу «Запахи/вкусы после COVID-19». «Невролог не понял вообще, с чем я к нему пришла, и сказал, что у меня нет оснований для МРТ. Он сказал: попейте успокоительные, все у вас пройдет. Прошел месяц, я вернулась к нему, и он сказал, что за этот месяц, что меня не было, уже очень много людей к нему пришло с таким симптомом, и что он уже слышать про этот симптом не может. Соответственно, он с ним знаком»,— рассказала Юлия.
А врачам порой и нечего сказать — этот симптом малоизучен. Известно, что это последствие коронавируса, но как оно работает? Одни считают, что проблема с рецепторами, но есть мнение, что это связано со сбоем иммунной системы. Во всем виноваты антитела, но не те, что борются с коронавирусом, а «неправильные». Своими действиями они вводят организм в заблуждение, говорит врач-иммунолог Владимир Болибок: «COVID ведет себя, как отмычка, то есть он открывает себе дверь, а антитела — это как бы слепок с этой отмычки. И вот это вызывает аутоиммунное воспаление, то есть свое собственное антитело воспринимает поверхность клетки как антиген, на эту поверхность клетки садится, а дальше уже иммунная система снова это все атакует».
Такой эффект похож на бесконечное «отзеркаливание» — это все равно что делать дубликаты ключа, но всякий раз использовать не оригинал, а предыдущую копию, что в итоге приведет к созданию бесполезного изделия. Но это требует времени, потому искажение запахов и приходит спустя недели после выздоровления, продолжает Владимир Болибок: «На второй-третьей неделе появляются антитела против COVID, соответственно, через две-три недели появятся эти антиидиотипические антитела.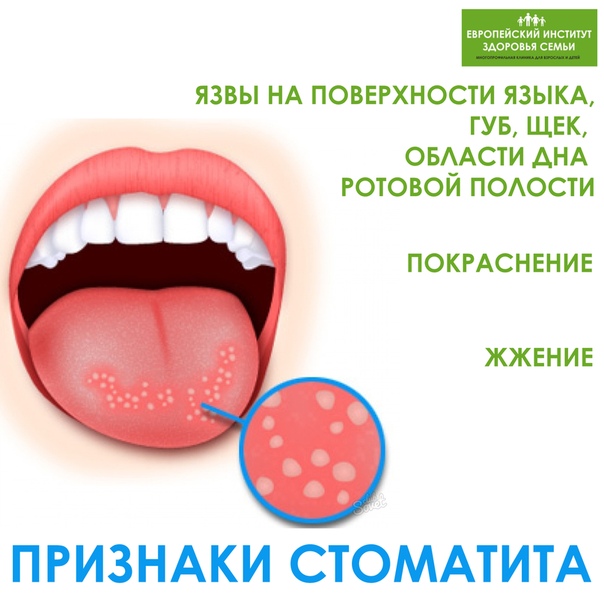
Еще через две-три недели появятся антиантиидиотипические антитела, то есть это как бы третий цикл этой итерации, рецидивируются симптомы».
Но уже не в том виде, как при коронавирусе. Вместо потери обоняния — искажение запахов — это как помехи вместо полного отсутствия сигнала. Но главное, что это, скорее всего, проходит. Спустя месяцы Coca-Cola со вкусом бензина вновь становится Coca-Cola. Правда, это не единственное последствие коронавируса. Некоторые еще не переносят собственный парфюм и жалуются на выпадение волос.
Неприятный запах изо рта (галитоз)
Неприятный запах изо рта (галитоз)
По материалам публикации д.м.н. Ирины Макеевой и к.м.н. М.М. Гуревича.
Роль запахов в нашей жизни переоценить трудно. Многие симпатии и антипатии возникают под влиянием запаха, хотя часто мы даже не задумываемся об этом.
Запах же изо рта может испортить человеку жизнь: его не примут на работу, с ним не захотят продолжить знакомство, коллеги при беседе будут стараться отвернуться или отодвинуться подальше.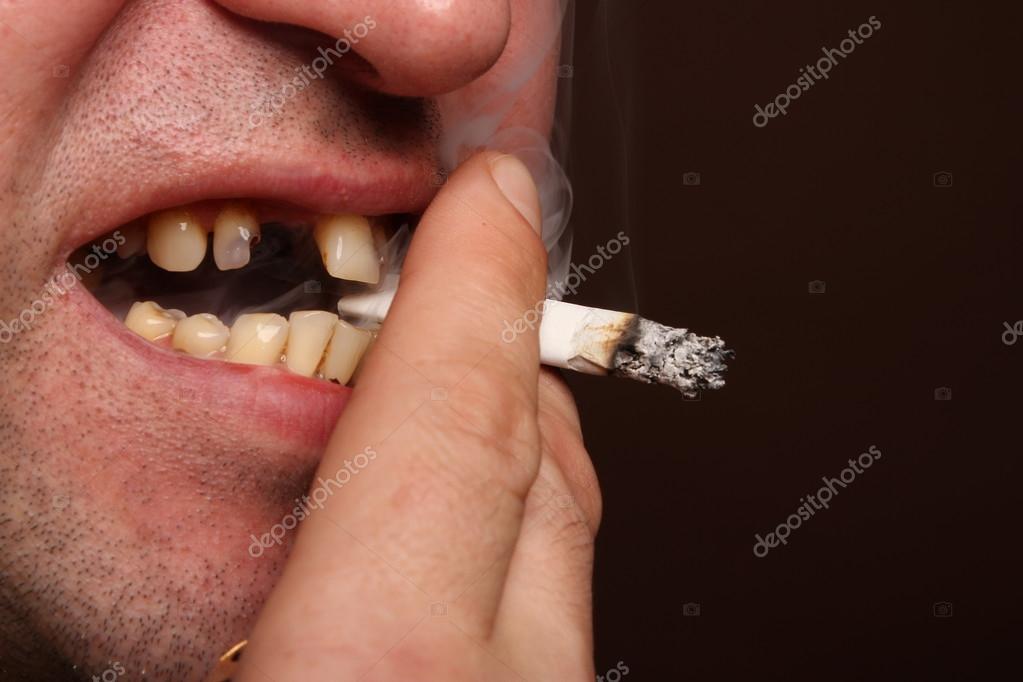 ..
..
Как правило, сам обладатель дурного запаха изо рта его не чувствует, он к нему давно привык, подобно тому, как «светская львица» не ощущает духов, которыми она облита с ног до головы. Дурной запах изо рта — это сигнал тревоги: что-то в организме не в порядке, Причиной дурного запаха может быть и заболевание желудка, и патология ЛОР-органов.
Однако, прежде всего, стоит обратиться к стоматологу. Обратите внимание на язык. Не случайно врачи называют его «зеркалом желудка». Густой белого или желтого цвета налет свидетельствует о неблагополучии в системе пищеварения и сам может быть источником тяжелого запаха. Посоветуйтесь с гастроэнтерологом, он назначит вам определенную диету. Посоветует чистить зубной щеткой не только зубы, но и язык.
При хроническом гастрите с пониженной кислотностью замедляется переваривание белковых веществ. Рекомендованный врачом прием желудочного сока, ферментных препаратов позволит избавиться и от запаха. Запах изо рта — один из симптомов дивертикула пищевода (мешковидное выпячивание стенки пищевода).
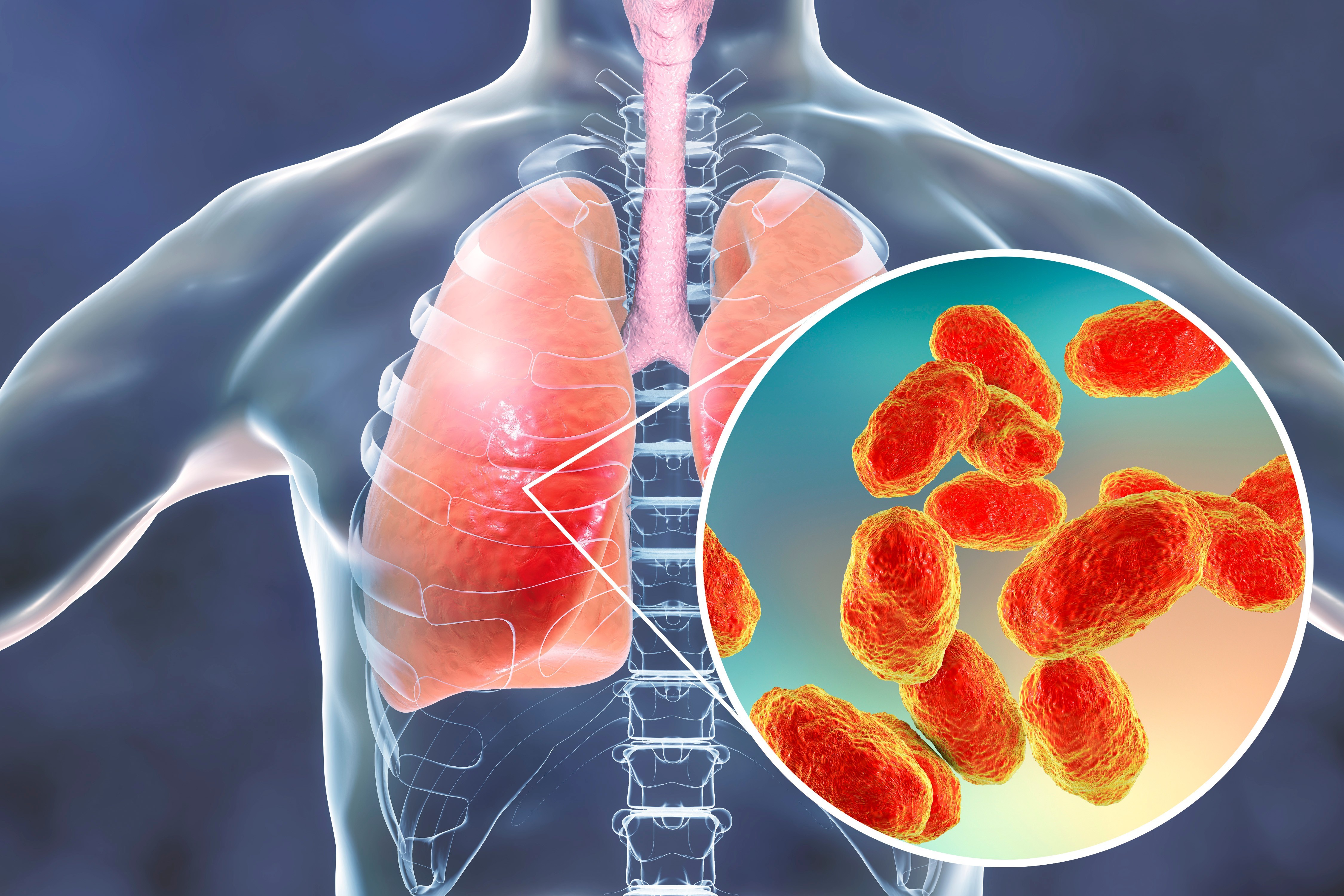
Кислый запах возможен при язвенной болезни желудка и 12-перстной кишки, сопровождающейся повышенной кислотностью желудочного содержимого. Должны настораживать специфические запахи, например, ацетона при диабетической коме, аммиака в случае почечной недостаточности при заболеваниях почек; гнилостный запах при абсцессе легкого или бронхоэктатической болезни (в образующихся карманах бронхов скапливается гной). Такие запахи — повод для немедленного обращения к врачу.
Как правило, запах изо рта сопровождает заболевания десен, наличие зубных отложений, межзубных карманов. Зубы, пораженные кариесом, тоже могут вызвать запах изо рта. Если бы пациент наравне с врачом почувствовал запах, который разносится при препарировании кариозного зуба! Нередко зловоние бывает настолько сильно, что врач вынужден много раз менять защитную маску. А если кариесом поражены несколько зубов…
Особенно неприятно думать о том, какое количество болезнетворных микроорганизмов этот человек передает при поцелуе. Если у пациента есть так называемые «карманы» — патологические углубления в межзубных промежутках, то в них обычно застревают остатки пищи, Удалить их самому практически невозможно, поэтому начинается процесс гниения. Он сопровождается болями, воспалением и, естественно, запахом. Никакие зубные пасты тут не помогут. Необходимо, чтобы стоматолог «вычистил» все из карманов и провел лечение, способствующее их полному заживлению.
На практике часто бывают случаи, когда одного только удаления зубных камней достаточно, чтобы дурной запах изо рта исчез. Дело в том, что зубной камень пропитан патогенными микроорганизмами, которые вызывают не только воспаление тканей десны, но и пахнут весьма неприятно. В тех случаях, когда запах связан с заболеваниями твердых тканей зубов или тканей десны, все решается достаточно просто: надо провести санацию, то есть полное оздоровление полости рта, и проблема будет решена. Нужно лишь желание и терпение пациента.
Однако бывают ситуации, когда дурной запах изо рта имеет более сложную причину. Например, при некоторых заболеваниях слюнных желез в полость рта не поступает необходимое количества слюны, или слюна слишком вязкая. Это приводит к нарушению процессов самоочищаемости полости рта, что и сопровождается дурным запахом.
«Дурно пахнут» и многие болезни слизистой. В этих случаях конкретные рекомендации даст только врач. Народная медицина советует при нарушениях слюноотделения есть по утрам геркулесовую кашу — вроде бы геркулес способствует увеличению количества выделяемой слюны. Раздражают окружающих ароматы алкогольного похмелья, табака, съеденных чеснока и лука. Можно ли их как-то заглушить? Безусловно, можно.
Самое доступное из домашних средств против дурного запаха — сырые яблоки. Ешьте их чаще. Хорошо освежает рот полоскание настоем свежего укропа. Чесночный или луковый дух исчезнет, если эти пахучие овощи заесть корнем петрушки или сельдерея. Устраняет запах изо рта свежезаваренный крепкий чай, в том числе после вина, чеснока и лука. При заболеваниях слизистой полости рта в народной медицине издавна применялись полоскания настоями и отварами лекарственных трав.
Они наряду с противовоспалительным действием оказывают хороший дезодорирующий эффект. Используйте для этих целей ромашку, шалфей, листья лесной земляники, календулы, зверобой, мяту. Обычно траву (отдельно или в смеси несколько видов) заваривают из расчета столовая ложка на стакан кипятка, настаивают, отжимают. Полстакана теплого настоя достаточно для одного полоскания. Лучше делать это после еды и после того, как вы зубочисткой, а потом зубной щеткой с пастой или порошком удалили все остатки пищи.
По крайней мере после завтрака и ужина повторяйте эти процедуры регулярно. Если в обеденное время на работе так обстоятельно заниматься своими деснами и зубами невозможно, заварите хотя бы свежего чаю и пополощите им рот. Для промывания миндалин, чтобы в них не задерживались гнойные пробки, очень эффективен настой горькой полыни. Одну чайную ложку измельченной сухой полыни заварите двумя стаканами кипятка, настаивайте 15 — 20 минут, процедите. Полощите горло несколько раз в день.
Этим же целям служит и отвар дубовой коры. Она обладает мощным противогнилостным действием. Желудочно-кишечные заболевания часто сопровождаются чрезмерным газообразованием в кишечнике — метеоризмом. Это еще более усиливает неприятный запах изо рта. «Усмирить» бродильные процессы помогут те же травы. Только их нужно принимать внутрь как ветрогонные средства.
Известны этим свойством укроп, петрушка, тмин, анис, мята перечная, мелисса, шалфей. Можно взять 3/4 стакана теплого настоя, например, мяты, прополоскать несколько раз рот, а остатки выпить. Если дурной запах связан с пищеварением, полезен прием активированного угля (карболена) — по 1 таблетке 3 раза в день после еды. Ну и, конечно, напрямую зависит свежесть дыхания от того, насколько аккуратно и тщательно вы выполняете обычные гигиенические процедуры.
Увы, далеко не для всех еще стало правилом: по несколько минут во всех направлениях упругой щеткой с пастой утром и вечером чистить зубы, а после каждого приема пищи полоскать рот теплой водой. Выбирайте зубные пасты, которые содержат фтор, кальций (это укрепит зубную эмаль), экстракты лекарственных трав, снимающих воспаление слизистой оболочки ротовой полости и устраняющих все неприятные запахи.
Эликсиры с дезодорирующими веществами особенно хорошо освежают рот в течение дня. 10 — 20 капель на полстакана теплой воды — и на пару часов вам обеспечено свежее дыхание. Если же после съеденного второпях бутерброда или конфеты у вас нет возможности прополоскать рот, имейте в запасе жевательную резинку.
Назван симптом, который может говорить об опасном течении COVID-19
Привкус железа во рту может свидетельствовать о неблагоприятном течении COVID-19. К такому выводу пришли ученые Дальневосточного Федерального Университета, которые совместно с коллегами из научных центров России и Японии изучали механизм воздействия новой инфекции на эритроциты.
Результаты исследований ученые опубликовали в немецком медицинском журнале Archiv EuroMedica. Главный вывод: вирус SARS-CoV-2 не только повреждает эритроциты, уже находящиеся в крови, но также может атаковать костный мозг, нарушая его кроветворные функции.
«Ключевая мишень для вируса — эритроциты, красные кровяные тельца, отвечающие в организме за перенос насыщенного железом белка гемоглобина и связанного с ним кислорода», — цитируют РИА Новости сообщение ученых.
«Погибшие эритроциты могут стать причиной поражения нейронов мозга, сосудов и внутренних органов, которым перестает хватать кислорода…В тяжелых случаях может наступить полиорганная недостаточность (отказ органов), человек фактически остается без собственных эритроцитов и начинает задыхаться. Аппараты ИВЛ не помогают, поскольку кислород некому транспортировать. Для более эффективной терапии таких пациентов необходимо вводить эритроцитарную массу и витамин B12», — говорится в сообщении.
При этом исследователи привели симптом, который может говорить о неблагоприятном развитии заболевания. «Преждевременный распад эритроцитов — первичная реакция на вирус SARS-CoV-2, которая постепенно приобретает каскадный характер. Пациент может узнать о патологии, почувствовав привкус железа, так как гемоглобин, высвободившийся из эритроцитов в кровотоке, выделяется со слюной», — говорится в тексте.
В группе риска находятся люди с пониженным уровнем гемоглобина — пожилые, гипертоники, с ожирением и сахарным диабетом, беременные женщины, а также пациенты с первичным и приобретенным иммунодефицитом, с угнетением функции кроветворения, ВИЧ-инфицированные и онкобольные.
«Мы предполагаем, что главной целью для вируса становится красный костный мозг, где он повреждает эндотелий, в норме регулирующий миграцию созревающих клеток в кровь. Именно по этой причине с клетками иммунитета происходят странные вещи, а в тканях различных органов были найдены мегакариоциты — очень крупные клетки костного мозга. Мегакариоциты в норме становятся источниками тромбоцитов, отвечающих за свертываемость крови, но при COVID-19 сгущают кровь в сосудах без необходимости», — рассказала профессор кафедры фундаментальной медицины Школы биомедицины ДВФУ Галина Рева.
По ее словам, самое очевидное проявление COVID-19 — фиброз легких, но подобные явления могут происходить в тканях печени, селезенки, почек, поджелудочной и щитовидной железы.
«Это процесс агрессивный, хотя может быть медленным и протекать относительно доброкачественно, без клинических проявлений на фоне анемии, одышки, тахикардии (учащения пульса). При этом уменьшается количество функционально-активных клеток органов, нарастают стромальные элементы, выполняющие функции мягкого скелета. Иногда локальные изменения принимают вид крупного фиброзного образования — опухолевидного. Патология очень опасна, поскольку клинические признаки могут появиться, когда эти необратимые процессы занимают значительный объем органа», — говорит профессор Рева.
В работе ученые исследовали образцы легких 79 скончавшихся пациентов с COVID-19 с подтверждением диагноза при помощи ПЦР-тестирования. Группу контроля составили 14 погибших в результате травм, несовместимых с жизнью.
На следующем этапе исследований ученые проверят межклеточные связи и взаимодействия, чтобы понять, каким образом можно воздействовать на кроветворную систему, чтобы избежать негативного сценария.
Почему утром плохо пахнет изо рта
Когда мы спим, большинство процессов, происходящих в нашем теле, приостанавливается или замедляется, в том числе и работа желез, вырабатывающих слюну. Она является очень важным фактором в борьбе с неприятным запахом изо рта. Высокая концентрация кислорода в слюне убивает анаэробные бактерии. Она также помогает разрушить частички пищи и удалить их из ротовой полости при глотании. Во время сна объем вырабатываемой слюны снижается, а это значит, что она меньше омывает ротовую полость и насыщает ее кислородом.
Наверх к содержанию
Как избавиться от несвежего дыхания
Устранить неприятный запах изо рта по утрам несложно. Просто выпей воды, позавтракай, а затем воспользуйся зубной нитью, почисти зубы, как обычно, и прополоскай рот твоим любимым ополаскивателем. Но ведь многие из нас хотели бы, чтобы неприятный запах не доставлял неудобств уже в момент пробуждения. Добиться такого эффекта помогут несколько простых правил, которым стоит следовать регулярно.
Профилактика
Чтобы избежать появления несвежего дыхания с утра, необходимо убедиться, что твоя ротовая полость тщательно очищена от всех остатков пищи перед сном. Частички еды – благоприятная среда для размножения бактерий. Неприятный запах изо рта – это летучие соединения серы, которые являются результатом анаэробного дыхания бактерий. Поэтому необходимо создать для них неблагоприятную среду. Бактерии, которые вызывают неприятный запах изо рта, в кислой среде чувствуют себя наиболее комфортно, а вот щелочная среда препятствует их росту.
Именно эти два основных правила помогут предотвратить появление неприятного запаха изо рта: тщательное удаление остатков пищи и создание для бактерий неблагоприятной среды.
Используй зубочистки, щетки, очистители языка и ополаскиватели для полости рта
Разумеется, эти средства нам давно известны. Использование зубной щетки, нити и очищение языка – главные факторы в борьбе с остатками пищи в полости рта. Не торопись, тщательно выполняй все процедуры. Если у тебя постоянно не хватает времени, чтобы хорошо почистить полость рта перед сном, неудивительно, что запах изо рта беспокоит тебя каждое утро.
Позаботься об увлажнении полости рта
Сухость во рту стимулирует рост бактерий, вызывающих несвежее дыхание, поэтому необходимо позаботиться об увлажнении полости рта во время сна. Вот несколько способов, которые помогут увеличить количество слюны во рту.
Старайся не дышать через рот. Такое дыхание быстрее высушит полость рта. Пыль, различные аллергены и другие мелкие частички, оседающие при этом в полости, также способствуют появлению несвежего дыхания. Трудно контролировать свое дыхание и заставить себя дышать через нос во время сна. Поэтому, прежде чем идти спать, убедись, что твои носовые проходы чистые, а дыхание свободно. У многих людей причиной дыхания через рот является заложенность носа.
Чаще полощи рот. Даже если ты просто встаешь среди ночи выпить воды, подержи ее немного в полости рта и прополощи, прежде чем проглотить.
Что такое дисгевзия? | Что вызывает неприятный привкус во рту?
Воспаление и инфекция верхних дыхательных путей, носовых пазух, рта и языка может привести к неприятному вкусу. Симптомы могут возникать в результате воспалительных состояний, инфекций или заболеваний, которые влияют на вкусовые рецепторы языка, ответственные за ощущение вкуса. Желудочно-кишечная рефлюксная болезнь оказывает аналогичное влияние на поверхность языка, которая может быть повреждена желудочной кислотой и желчью.
Причины неприятного вкуса со стороны желудочно-кишечного тракта
Неприятный привкус также может быть вызван желудочно-кишечными расстройствами.Примеры включают:
- Эзофагит
- Гастроэзофагеальная рефлюксная болезнь (ГЭРБ)
- Кишечный газ
- Пептические язвы
Прочие причины безвкусицы
Неприятный вкус также может быть вызван другими причинами, включая:
- Бактериальные инфекции
- Обезвоживание
- Лекарства
- Язвы или абсцессы во рту
- Плохая гигиена полости рта
- Инфекции носовых пазух
- Синдром Шегрена (аутоиммунное заболевание, характеризующееся сухостью глаз и ротовой полости)
- Употребление табака
- Вирусные инфекции
Серьезные или опасные для жизни причины безвкусицы
В некоторых случаях безвкусица может быть симптомом серьезного или опасного для жизни состояния, которое следует немедленно осмотреть в экстренных случаях.К ним относятся:
Вопросы для диагностики причины безвкусицы
Чтобы диагностировать ваше состояние, ваш врач или лицензированный практикующий врач задаст вам несколько вопросов, связанных с вашим плохим вкусом, в том числе:
- Все ли продукты и напитки одинаковы на вкус?
- Вы курите?
- У вас проблемы с едой?
- Ваше обоняние в норме?
- Вы меняли зубную пасту или жидкость для полоскания рта?
- Как долго длились проблемы со вкусом?
- Какие лекарства вы принимаете?
- Какие еще симптомы у вас есть?
Каковы возможные осложнения безвкусицы?
Поскольку неприятный вкус может быть вызван серьезными заболеваниями, отказ от обращения за медицинской помощью может привести к серьезным осложнениям и необратимым повреждениям.После диагностики основной причины для вас важно следовать плану лечения, разработанному вами и вашим лечащим врачом специально для вас, чтобы снизить риск потенциальных осложнений, в том числе:
Несколько причин, почему у вас неприятный привкус Mouth
Почему у вас неприятный привкус во рту? Эта распространенная проблема в полости рта имеет множество причин — и, чтобы избавиться от дурного вкуса, вам нужно выяснить, в чем причина. Если вы не уверены, кто виноват, взгляните на некоторые из наиболее частых причин и что вы можете с ними сделать.Неправильная гигиена полости рта
Как часто вы чистите зубы и пользуетесь нитью? Стоматологические пациенты с плохой гигиеной полости рта могут испытывать сильный или неприятный привкус.
Для поддержания здоровья во рту необходимо чистить зубы. зубы не менее двух минут два раза в день. Наряду с правильной чисткой зубов зубной нитью и регулярными (два раза в год) посещениями стоматологического кабинета можно предотвратить появление бактерий. Несмотря на то, что в каждом рту есть бактерии, без надлежащего ухода микроорганизмы в ротовой полости могут выйти из-под контроля.
Кислоты, образующиеся при переваривании пищи бактериями (сахара во рту), могут разрушать эмаль и в конечном итоге вызывать кариес. Не только разлагающаяся пища может вызывать неприятный вкус, поскольку бактерии ее переваривают, но и инфекция и кариес также могут вызвать эту проблему со ртом.
Если вы не уделяете должного внимания уходу за полостью рта или не посещали стоматолога более года, запишитесь на прием как можно скорее. Стоматолог может помочь вам вернуться к здоровому режиму ухода за зубами и изучить других виновников дурного вкуса.
Неоральные инфекции
Несмотря на то, что инфекции полости рта и разрушение зубов могут вызывать сильный или неприятный привкус во рту, который сохраняется на несколько дней или дольше, это не единственные проблемы, связанные с микроорганизмами, на которые следует обращать внимание. Другие инфекции, не относящиеся к оральному, также могут вызывать неприятный привкус во рту. К ним относятся респираторные заболевания и инфекции миндалин, носовых пазух или горла.
Мокрота и связанный с ней кашель респираторной инфекции могут вызывать неприятный металлический привкус во рту.Это может произойти во время или сразу после простуды. В то время как вирусная инфекция, такая как простуда, может вызывать металлический привкус, бактериальная инфекция (в том числе ангина) без слизи / кашля обычно не вызывает. Вместо этого этот тип инфекции может вызвать неприятный запах или неприятный привкус.
Большинство респираторных вирусных инфекций проходят самостоятельно. По мере того, как кашель постепенно улучшается, металлический привкус будет уменьшаться. С другой стороны, бактериальные инфекции могут потребовать антибиотиков. Опять же, когда эта инфекция исчезнет, исчезнет и неприятный привкус.Если странная проблема с ротовой полостью не решается вместе с инфекцией, возможно, у вас проблема с зубами. Обратитесь к стоматологу, чтобы исключить другие возможные проблемы.
Сухость во рту
Хроническая сухость во рту, также известная как ксеростомия, может повысить риск кариеса и инфекций полости рта. Слюна — это способ вашего тела удалять мусор и нейтрализовать кислоты во рту. Без достаточного количества слюны у вас более высокая вероятность развития кариеса, а вызывающий гниение бактериальный рост, который может возникнуть в результате сухости во рту, может вызвать странный или неприятный вкус.
Сухость во рту может иметь несколько различных возможных причин. К ним относятся использование некоторых типов лекарств (таких как некоторые антигистаминные препараты, деконгестанты, миорелаксанты, обезболивающие и лекарства от кровяного давления), старение, употребление алкоголя, употребление табака, диабет и повреждение нервов.
Прежде чем приступить к лечению вкуса во рту, вызванного сухостью во рту, необходимо выяснить причину. В некоторых случаях проблему может решить смена лекарства или изменение образа жизни. Если эти типы изменений не помогают, поговорите со своим стоматологом о других возможных причинах.Стоматолог может прописать или порекомендовать специальную жидкость для полоскания рта или полоскание, чтобы восстановить часть потерянной влаги.
У вас неприятный привкус во рту, который не проходит? Свяжитесь с офисом Michael G. Landy DDS для получения дополнительной информации о возможных причинах и вариантах лечения.
Почему у меня странный привкус во рту?
Узнайте, не вызван ли странный привкус во рту заболеванием десен, лекарствами, сухостью во рту или более серьезным заболеванием.
Иногда неприятный привкус во рту — это совершенно нормально.Но если у вас в течение нескольких дней появляется странный привкус во рту, это может быть признаком основной стоматологической или медицинской проблемы. Хотя наиболее частые причины могут быть несерьезными, лучше обсудить лечение со своим стоматологом.
Ищете планы?
Давайте подберем для вас подходящий стоматологический план.
Что вызывает странный привкус во рту?
1. Болезнь десен
Если вы чувствуете странный металлический привкус во рту, скорее всего, это вызвано заболеванием десен, например гингивитом или пародонтитом.По данным Центров по контролю и профилактике заболеваний, почти половина взрослых в возрасте 30 лет и старше страдают той или иной формой заболевания десен. Неприятный запах изо рта или странный привкус во рту — частый симптом².
Что с этим делать:
Запишитесь на прием к стоматологу. Ваш стоматолог сможет проверить ваши зубы, определить, является ли неприятный привкус во рту признаком заболевания десен, и составить план лечения.
Поскольку заболевания десен могут быть вызваны плохой гигиеной полости рта, важно также хорошо заботиться о зубах дома.
Американская стоматологическая ассоциация (2019) рекомендует всем взрослым делать следующее³:
Чистить зубы дважды в день фторидной пастой
Ежедневно чистить между зубами
Соблюдайте здоровую диету, ограничивающую потребление сладких напитков и закуски
Регулярно посещайте стоматолога для профилактики и лечения заболеваний полости рта
2. Лекарства, отпускаемые без рецепта или по рецепту
Исследования показали, что более 350 лекарств всех основных категорий часто вызывают жалобы на вкус оставляет металлический или горький привкус во рту.Витамины, пищевые добавки⁵ и лечение рака, такое как химиотерапия, тоже подойдут.
Что с этим делать:
Проконсультируйтесь с врачом, чтобы узнать, могут ли какие-либо лекарства, которые вы в настоящее время принимаете, вызывать горечь во рту, и обсудить альтернативы.
3. Сухость во рту
Ксеростомия, или сухость во рту, возникает при уменьшении оттока слюны. Наряду с тем, что во рту остается странный привкус, это может вызвать затруднения при восприятии вкуса, жевании, глотании и даже разговоре ⁷.Это относительно распространенное состояние, которое может быть вызвано множеством факторов, включая лекарства, старение, менопаузу и диабет.
Что с этим делать:
Если вы подозреваете, что у вас сухость во рту, запишитесь на прием к стоматологу. Они смогут подтвердить диагноз, снять дискомфорт и вылечить проблему, чтобы предотвратить любые осложнения.
4. Синдром жжения во рту
Ощущается ли не только неприятный привкус во рту, но и то, что рот обожгли горячим кофе? Возможно, вы страдаете синдромом жжения во рту.Это состояние может поражать нёбо, язык, десны, заднюю часть рта или горла, а также внутреннюю поверхность щёк ⁸ Часто сопровождается горьким или металлическим привкусом.
Что с этим делать:
Если вы чувствуете жжение во рту вместе со странным привкусом, запишитесь на прием к стоматологу, который подтвердит диагноз и разработает соответствующий план лечения.
5. Молочница полости рта
Молочница полости рта — это грибковая инфекция во рту, которая может оставлять во рту металлический привкус.Это часто вызывает появление белых пятен на языке, во рту или горле. Оральный молочница часто встречается у тех, кто носит протезы, и у людей со слабой иммунной системой.
Что с этим делать:
Запишитесь на прием к стоматологу, если вы подозреваете, что у вас может быть молочница. Тем временем соблюдайте гигиену полости рта. Если возможно, регулярно чистите зубные протезы.
6. Респираторные инфекции
Некоторые заболевания или инфекции могут вызывать странный привкус во рту.Тонзиллит, инфекции носовых пазух, ушные инфекции и простуда могут оставить во рту горький привкус или металлический привкус.
Что делать:
незначительная инфекция, она, скорее всего, исчезнет после того, как инфекция будет должным образом вылечена. Если симптомы не исчезнут, обратитесь к врачу. А пока пейте много жидкости и отдыхайте.
7. Беременность
Гормоны, присутствующие во время беременности, могут вызывать дисгевзию или изменение вкусовых ощущений.¹¹ Они могут привести к тому, что вы потеряете вкус к еде, которую любили раньше, или к тому, что всегда не любили. Гормоны беременности также могут вызывать металлический или кислый привкус во рту, даже когда вы ничего не едите.
Что с этим делать:
Будьте терпеливы. Хотя дисгевзия может длиться все девять месяцев, чаще всего она встречается в первом триместре. Это может раздражать, но это не будет длиться вечно и не повод для беспокойства. Соблюдайте гигиену полости рта и ешьте то, что можно.
8. Более серьезные заболевания
Если у вас нет других симптомов, металлический привкус во рту, скорее всего, не является признаком серьезного заболевания. Однако в некоторых случаях странный металлический привкус во рту может быть признаком диабета, неврологических состояний, таких как слабоумие, заболевания печени, почек или даже некоторых видов рака certain².
Что с этим делать:
Если вы испытываете другие серьезные симптомы, а также металлический привкус во рту, обратитесь к врачу.Обязательно расскажите им обо всех симптомах, которые вы испытываете, даже если они кажутся не связанными друг с другом.
Как исправить странный привкус во рту?
Самый быстрый способ найти корень проблемы — записаться на прием к стоматологу. Если у вас нет стоматологической страховки, подумайте о приобретении индивидуальной стоматологической страховки перед назначением осмотра, чтобы сэкономить деньги. Большинство проверок и чисток покрываются индивидуальной стоматологической страховкой на 100%, в то время как основные процедуры часто покрываются до 70%.¹³
Если вы испытываете другие серьезные симптомы, помимо странного привкуса во рту, или подозреваете, что его вызывают лекарства, обратитесь к врачу.
Следующее может помочь вам пока справиться с неприятным привкусом во рту:
Независимо от причины странного привкуса во рту, будьте уверены, он не должен длиться вечно. Соблюдение правил гигиены полости рта и посещение стоматолога помогут вам решить эту проблему, чтобы ваш рот оставался чистым и свежим.
Ссылки на внешние сайты предоставляются для вашего удобства при поиске соответствующей информации и услуг. Guardian, его дочерние компании, агенты и сотрудники прямо отказываются от какой-либо ответственности и не поддерживают, не контролируют, не рекомендуют и не поддерживают сторонние сайты, организации, продукты или услуги, а также не делают никаких заявлений относительно их полноты, пригодности или качества.
Обсуждаемый материал предназначен только для общей иллюстрации и / или информационных целей и не может быть истолкован как налоговая, юридическая, инвестиционная или медицинская консультация.Это не совет по уходу за зубами, и его не следует заменять регулярной консультацией со стоматологом. Если у вас есть какие-либо опасения по поводу своего стоматологического здоровья, обратитесь к стоматологу.
Подписаться
Узнавайте о последних новостях, статьях и руководствах в нашем еженедельном информационном бюллетене.
Источники
https://www.cdc.gov/oralhealth/conditions/periodontal-disease.html (последнее посещение — февраль 2020 г.)
https: // www.mouthhealthy.org/en/az-topics/g/gum-disease (последнее посещение — февраль 2020 г.)
https://www.ada.org/en/member-center/oral-health-topics/home-care (Последний доступ в феврале 2020 г.)
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6051304/ (последний доступ в феврале 2020 г.)
https://www.rug.nl/ research / portal / files / 41125904 / Chapter \ _4 \ _. pdf (последний доступ в феврале 2020 г.)
https://www.npr.org/2014/04/07/295800503/chemo-can-make-food -taste-like-metal-heres-help (последнее посещение — февраль 2020 г.)
https: // www.ada.org/en/member-center/oral-health-topics/xerostomia (последний доступ в феврале 2020 г.)
http://www.ada.org/~/media/ADA/Publications/Files/patient\_53 .ashx (последний доступ в феврале 2020 г.)
https://www.mouthhealthy.org/en/az-topics/t/thrush (последний доступ в феврале 2020 г.)
https://www.nhs.uk / conditions / Metallic-вкус / (последний доступ в феврале 2020 г.)
https://utswmed.org/medblog/weird-pregnancy-symptoms/ (последний доступ в феврале 2020 г.)
https: // health.clevelandclinic.org/8-possible-causes-for-that-metallic-taste-in-your-mouth/ (последнее посещение — февраль 2020 г.)
Суммы покрытия могут варьироваться в зависимости от плана, и лучше всего провести всестороннее исследование того, какие лучше всего подходит для вашей ситуации до выбора плана.
Принесено вам американской компанией по страхованию жизни Guardian (Guardian), Нью-Йорк, штат Нью-Йорк. Обсуждаемый материал предназначен только для общей иллюстрации и / или информационных целей и не может быть истолкован как налоговая, юридическая, инвестиционная или медицинская консультация.(exp.02 / 22)
Кислый вкус во рту? Вот 7 самых распространенных причин — основные сведения о здоровье от клиники Кливленда
Вы замечаете кислый привкус во рту, который беспокоит вас между приемами пищи? Или у вас страдает аппетит из-за того, что еда не такая вкусная, как обычно? Что, черт возьми, вызывает это?
Клиника Кливленда — некоммерческий академический медицинский центр. Реклама на нашем сайте помогает поддерживать нашу миссию. Мы не поддерживаем продукты или услуги, не принадлежащие Cleveland Clinic.Политика
Врач семейной медицины Эмбер Талли, доктор медицины, обсуждает семь наиболее распространенных причин, по которым это может произойти, и когда с этим можно что-то сделать.
- Обезвоживание. В некоторых случаях этот кислый привкус может быть вызван простыми действиями, например, недостаточным употреблением воды. «Обезвоживание может вызвать пересыхание во рту и изменить вкусовые ощущения», — говорит доктор Талли. Что вы можете сделать: Старайтесь выпивать не менее шести-восьми стаканов воды каждый день, чтобы повысить уровень гидратации.
- Курение. Курение — еще одна распространенная причина. Это не только причина № 1 предотвратимых болезней и смертей. Он также притупляет вкусовые ощущения и может оставить кислый или неприятный привкус во рту. Что вы можете сделать: Добавьте этот побочный эффект в свой список причин, чтобы попытаться бросить курить.
- Не чистите щеткой и нитью должным образом. «Плохая гигиена полости рта часто может вызывать кислый привкус во рту», - говорит д-р Талли. «Плохая гигиена полости рта часто может вызвать кислый привкус во рту», - сказал доктор.- говорит Талли. Что вы можете сделать: Чистите зубы щеткой не менее двух раз в день и пользуйтесь зубной нитью не менее одного раза. И не пропускайте регулярную чистку зубов и осмотры, — советует доктор Талли.
- Инфекции или болезни. Когда вы заболели (например, простудой или инфекцией носовых пазух), ваши вкусовые рецепторы могут почувствовать воздействие. Когда вам станет лучше, кислинка тоже должна исчезнуть. Что вы можете сделать: Уменьшите свои шансы подхватить насекомое или заразиться, часто мыть руки.Держите руки подальше от лица (особенно рта, носа и глаз). И, конечно же, избегайте тесного контакта с другими больными.
- Медикаменты и лечение рака. Иногда неприятный привкус во рту оставляет не инфекция или болезнь, а лекарство, которое вы принимаете для ее лечения. По словам доктора Талли, некоторые антибиотики могут вызывать кислый привкус. И этот эффект оказывают не только лекарства, отпускаемые по рецепту. «Лекарства, отпускаемые без рецепта, такие как антигистаминные препараты, также могут вызвать проблему», — говорит она.«Это также иногда является побочным эффектом лучевой терапии головы или шеи или химиотерапии для лечения рака».
- Гастроэзофагеальная рефлюксная болезнь (ГЭРБ). Если мышца, которая открывает и закрывает отверстие между пищеводом и желудком, не закрывается полностью после еды, пища и желудочная кислота могут вернуться в пищевод. Это еще одна частая причина кислого или неприятного вкуса. Что вы можете сделать: Вы можете помочь справиться с ГЭРБ, изменив диету и образ жизни, например уменьшив размер еды, отказавшись от еды в течение нескольких часов перед сном и приподняв голову, когда ложитесь.
- Пожилой возраст. Доктор Талли отмечает, что пожилой возраст — еще одна возможная причина кислого вкуса во рту. «С возрастом наши вкусовые рецепторы сужаются и становятся менее чувствительными», — говорит она. «Это может повлиять на ваше чувство вкуса».
Устранение кислого вкуса может помочь улучшить гигиену или устранить другие причины, например, ГЭРБ. Но вам может потребоваться помощь врача для определения причины.
«У вас может быть кислый привкус во рту по нескольким причинам», — говорит д-р.Талли. «В общем, если у вас нет других симптомов, это не повод для беспокойства. Но вам следует обсудить это со своим врачом ».
«Металлический вкус во рту»: что это значит?
Каковы причины привкуса металла и способы лечения?
По данным Cleveland Clinic , причины могут варьироваться от незначительных проблем до более серьезных. Мы надеемся, что вы воодушевлены тем, что есть способ вылечить или устранить большинство причин. Общие причины и способы их лечения включают:
Инфекции: Стоматологические и медицинские инфекции, которые могут вызывать металлический привкус во рту, включают:
- Инфекции, вызванные неправильной гигиеной полости рта, включают инфекции зубов и десен, которые могут перерасти в острый язвенно-некротический гингивит (ANUG), также известный как траншейный рот .
- Инфекции носовых пазух, среднего уха и верхних дыхательных путей, включая простуду
Запланируйте визит к стоматологу для лечения инфекций зубов и десен. Они могут направить вас к пародонтологу, также известному как специалист по деснам, для более специализированного лечения.
Ваш семейный врач или отоларинголог, также известный как врач по лечению ушей, носа и горла, может диагностировать и лечить инфекции, затрагивающие уши, носовые пазухи и горло.
Один из этих медработников должен вас поправить.
Лекарства: Если вы принимаете определенные лекарства — как по рецепту, так и без рецепта — они проникают в ваше тело, чтобы выполнять свою необходимую работу. Побочные эффекты, которые могут вызвать лекарства, включают:
- Слюна с металлическим привкусом
- Сухость во рту , усиливающая металлический привкус во рту
После того, как вы перестанете принимать лекарства, ваши вкусовые рецепторы должны вернуться в норму. Тем временем вы можете уменьшить сухость во рту и неприятную слюну, выпив много воды и жевав жевательную резинку без сахара.
Добавки: Когда вы начнете принимать определенные добавки, ваш рот может начать приобретать привкус металла. То же самое может случиться с поливитаминами, содержащими медь, цинк и другие металлические элементы. Но ощущение должно исчезнуть после того, как ваше тело приспособится к ингредиентам добавок. (Ура!)
Беременность: Изменяющиеся гормоны могут активировать ощущение вкуса металла во рту. Когда ваш ребенок родится, горечь должна исчезнуть.(И у тебя будет ребенок!)
Химиотерапия и лучевая терапия: Если вы боретесь с раком, металлический привкус является одним из побочных эффектов лечения болезни.
Нарушения вкуса, связанные с нервом: Деменция — одно из состояний этого расстройства, при котором вкусовые рецепторы выходят из строя. К сожалению, эта причина не поддается лечению.
Прочие: Другие причины, связанные с металлическим привкусом во рту, включают:
- Пищевая аллергия
- Курение
- Психологические расстройства
- Гормональный дисбаланс после беременности
- Воздействие свинца, ртути и других химических веществ
Как и большинство других причин, лечение этих состояний должно избавить от неприятного привкуса.
У меня плохой вкус зубов — Stonebridge DentalMcKinney, TX Dentistry — Ваш стоматолог McKinney
Если у вас неприятный вкус зубов, этому может быть несколько причин.
Заражение может вызвать неприятный привкус или неприятный запах изо рта
Самая частая причина неприятного вкуса зубов вне зависимости от диеты — инфекция. Будь то выделения из абсцесса, попадающие в ваш рот, или инфекция, присутствующая в десне или челюстной кости, вы, вероятно, заметите неприятный привкус от этого.
В большинстве случаев на ранних стадиях инфекции нет боли, поэтому у вас может быть эта проблема в течение нескольких дней, недель или даже месяцев, прежде чем вы начнете испытывать какие-либо боли. К сожалению, все это время инфекция распространяется, и бактерии могут попасть в вашу кровеносную систему, нанося вред другим органам, таким как сердце или поджелудочная железа. Это подвергает вас гораздо более высокому риску сердечных заболеваний, инсульта или диабета.
Дурной вкус, который вы можете испытывать, действительно может меняться, поэтому его сложно обозначить.Однако большинство пациентов описывают его как горький, кислый или просто неприятный. Если вы заметили что-то подобное, исходящее от зуба, вам нужно как можно скорее спросить стоматолога о потенциальных инфекциях.
Плохие, старые или плохо обслуживаемые пломбы могут привести к неприятному вкусу или запаху изо рта
Второе, что может вызвать стойкий неприятный вкус, — это плохие пломбы. Если ваши зубные пломбы разваливаются, это может вызвать металлический привкус. Со временем старые серебряные ртутные пломбы могут разрушиться там, где они плотно прилегают к зубу.Это позволит бактериям проникнуть в зуб, что также может вызвать неприятный привкус во рту.
Основная опасность старых пломб:
Основная опасность старых пломб — это дальнейшее развитие кариеса. Если проблема обнаружена на ранней стадии, наполнение практически можно заменить. Однако, если его не лечить, скорее всего, потребуется дополнительная работа, чтобы спасти зуб.
Другие возможные объяснения неприятного вкуса или неприятного запаха изо рта
Есть несколько других факторов, которые могут вызвать неприятный привкус во рту, в том числе:
Газы из желудка: иногда из желудка могут выходить газы и желудочная кислота, вызывая неприятный привкус.
Бактерии во рту могут привести к образованию газа «испорченного яйца»: это меньше неприятного вкуса и больше неприятного запаха изо рта. Как правило, с этой проблемой можно справиться с помощью жидкости для полоскания рта по рецепту.
Неприятный привкус во рту: симптомы, причины и лечение
Иногда неприятный привкус во рту является нормальным явлением. Это может быть вызвано употреблением продуктов с сильным вкусом, употреблением алкоголя или повседневными проблемами со здоровьем полости рта.
Однако, если человек не может избавиться от привкуса с помощью полоскания и чистки щеткой, может быть целесообразно обратиться к врачу или стоматологу.Они могут определить первопричину.
Читайте дальше, чтобы узнать больше о причинах и способах лечения стойкого неприятного вкуса во рту.
Поделиться на PinterestЕсли человек не может избавиться от неприятного привкуса во рту, можно порекомендовать обратиться к стоматологу.То, что считается плохим, варьируется от человека к человеку. Тем не менее, неприятный привкус во рту может быть классифицирован как:
- горький
- неприятный
- металлический
- соленый
- тошнотворно сладкий
Каждая из проблем со здоровьем и заболеваний, перечисленных ниже, может вызывать стойкий неприятный привкус у человека. рот.
1. Плохая гигиена полости рта
Плохая гигиена полости рта или проблемы со здоровьем зубов, такие как кариес и болезни десен, могут способствовать сохранению неприятного вкуса. Также могут быть вовлечены инфекция, воспаление и абсцессы.
Другие симптомы проблемной гигиены полости рта включают:
- неприятный запах изо рта (неприятный запах изо рта)
- кровоточивость десен
- красная или опухшая ткань рта
- чувствительные зубы
чистите щеткой, зубной нитью и используйте полоскание рта каждый день, чтобы предотвратить появление зубов. проблемы.Также важно запланировать регулярную чистку зубов и осмотры.
2. Сухость во рту
Сухость или липкость во рту возникает из-за недостатка слюны. Этот симптом может сопровождать сохраняющийся неприятный вкус и неприятный запах изо рта.
Слюна жизненно важна для здоровья полости рта, поскольку она уменьшает количество бактерий и частиц пищи во рту.
Сухость во рту может быть вызвана:
- некоторыми лекарствами
- употреблением табака
- пожилым возрастом
Некоторые заболевания, включая повреждение нервов и диабет, также могут приводить к недостатку слюны.
3. Кислотный рефлюкс
Кислотный рефлюкс происходит, когда желудочная кислота проходит вверх по пищеводу. Кислый привкус во рту — частый симптом кислотного рефлюкса.
Другие симптомы включают:
4. Молочница полости рта
Эта инфекция вызвана чрезмерным ростом грибка Candida .
Симптомы включают:
- неприятный привкус и ощущение хлопка во рту
- трещины в углах рта
- затруднения при приеме пищи или глотании
- раздражение или боль под зубными протезами
- потеря вкуса
- незначительное кровотечение при контакт с язвочками
- покраснение
- боль
- белые язвочки, напоминающие творог, чаще всего образуются на языке и внутренней поверхности щек.
Молочница полости рта, как правило, возникает у младенцев, пожилых людей, людей с диабетом и людей, принимающих некоторые антибиотики. Однако любой может заболеть оральным молочницей.
5. Респираторные инфекции
Инфекции миндалин, носовых пазух и среднего уха часто вызывают неприятный металлический привкус во рту.
У людей с респираторными инфекциями также могут быть заложенность носа, боль в ухе и боль в горле.
6. Гепатит B
Гепатит B — это вирусная инфекция печени, которая может вызывать горечь во рту.Другие симптомы включают:
Гепатит В — серьезное заболевание, и всем, кто подозревает его, следует немедленно обратиться за лечением.
7. Гормональные изменения
Гормональные изменения на ранних сроках беременности могут повлиять на обоняние и вкус. Многие сообщают о металлическом привкусе во рту, но обычно он исчезает по мере развития беременности.
Гормональные изменения, связанные с менопаузой, также могут вызывать сухость во рту, которая часто сопровождается горьким привкусом.
8. Лекарства
Лекарства, которые могут вызывать горький или металлический привкус во рту, включают:
- антибиотики
- антидепрессанты
- противовоспалительные средства
- антигистаминные препараты
- противосудорожные препараты
- сердечные препараты
- лекарства от диабета
- Лекарства от подагры
- Ингибиторы протеазы ВИЧ
- Оральные контрацептивы
Другие лекарства могут вызывать сухость во рту, которая влияет на вкусовые ощущения.
9. Биологически активные добавки
Поделиться на PinterestЕсли уменьшить дозу биологически активных добавок, металлический привкус может исчезнуть.Витамины и добавки, вызывающие металлический привкус во рту, включают:
Мультивитамины и витамины для беременных могут содержать некоторые из этих питательных веществ.
Неприятный вкус должен исчезнуть по мере того, как организм перерабатывает добавку или при уменьшении дозы.
10. Лечение рака
Известно, что химиотерапия и лучевая терапия вызывают неприятный привкус во рту.Вкус обычно металлический или кислый.
11. Неврологические состояния
Когда нервы в головном мозге повреждены, вкусовые ощущения могут измениться. Неврологические состояния, которые могут вызвать неприятный привкус во рту, включают:
Травма головы может иметь аналогичный эффект.
12. Воздействие химических веществ
Человек, подвергшийся воздействию высоких уровней ртути или свинца, может случайно вдохнуть эти химические вещества, вызывая металлический привкус во рту.
Поделиться на Pinterest Чистка зубов щеткой и зубной нитью может быть эффективным домашним средством от неприятного привкуса во рту.Лечение сохраняющегося неприятного вкуса во рту зависит от причины.
Прежде чем поставить диагноз, врач обычно изучает полный анамнез и спрашивает о других симптомах. Возможно, им потребуется заказать определенные тесты.
Лечение может не потребоваться, например, если причиной вкуса является изменение гормонов. Вирусные инфекции также могут исчезнуть без лечения, и вкус должен исчезнуть.
Когда требуется лечение, варианты включают:
Корректировка лекарств или добавок
Если лекарство или добавка влияют на вкус, врач может предложить альтернативу или изменить рекомендуемую дозировку.
Если привкус вызывает лечение рака, он обычно проходит по окончании лечения.
Лечение заболеваний
Лечение основного заболевания обычно устраняет неприятный привкус во рту.
Если привкус вызывают кариес, заболевание десен или другие проблемы со здоровьем полости рта, стоматолог порекомендует процедуру, лекарство или медикаментозное полоскание рта.
Домашние средства
В некоторых случаях домашние средства могут помочь устранить неприятный привкус во рту.Обычно их следует использовать в сочетании с медицинским или стоматологическим лечением.
Некоторые эффективные домашние средства включают:
- чистка щеткой, зубная нить и ежедневное полоскание рта
- жевание жевательной резинки без сахара для стимулирования образования и движения слюны
- ежедневное питье достаточного количества воды
- отказ от табака
- ограничение или отказ от употребления алкоголя, кофеина и газированных напитков
- сокращение количества потребляемого сахара, так как он может способствовать развитию молочницы
- отказ от триггеров кислотного рефлюкса, таких как жирная или острая пища
Многие проблемы могут стать причиной плохого вкус остается во рту, но он хорошо поддается лечению.



 Людям с заболеваниями пародонта — с мягкой, тем, кто склонен к образованию большого количества мягкого налета — с жесткой, но только при условии крепкой эмали, отсутствии повышенной чувствительности зубов. Средняя подходит для всех остальных. Менять зубную щетку нужно раз в 1–3 месяца;
Людям с заболеваниями пародонта — с мягкой, тем, кто склонен к образованию большого количества мягкого налета — с жесткой, но только при условии крепкой эмали, отсутствии повышенной чувствительности зубов. Средняя подходит для всех остальных. Менять зубную щетку нужно раз в 1–3 месяца;


 К органам не поступает кислород и развивается полиорганная недостаточность. Поэтому так важно следить за течением заболевания и в случае ухудшения обращаться к врачу.
К органам не поступает кислород и развивается полиорганная недостаточность. Поэтому так важно следить за течением заболевания и в случае ухудшения обращаться к врачу.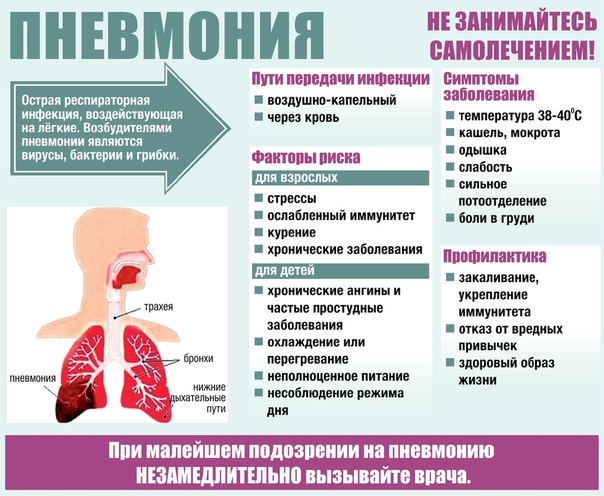 Именно аутоантителообразование служит причиной нереспираторных проявлений микоплазменной инфекции.
Именно аутоантителообразование служит причиной нереспираторных проявлений микоплазменной инфекции. В острых случаях симптомы интоксикации возникают в первые сутки заболевания, при постепенном развитии — только на 7-12 день.
В острых случаях симптомы интоксикации возникают в первые сутки заболевания, при постепенном развитии — только на 7-12 день. Но я всегда думала, что это болезнь, которая случается зимой. Почему вдруг он заболел в сентябре, после поездки к морю?
Но я всегда думала, что это болезнь, которая случается зимой. Почему вдруг он заболел в сентябре, после поездки к морю?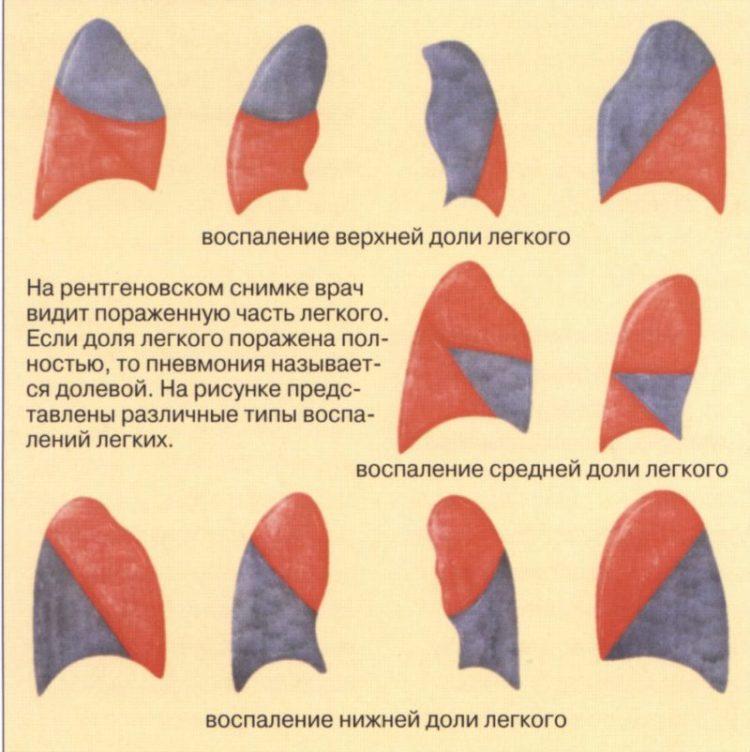 Врач предупредил, чтобы мы регулярно делали с ней дыхательную гимнастику, чтобы уберечься от пневмонии. Поможет?
Врач предупредил, чтобы мы регулярно делали с ней дыхательную гимнастику, чтобы уберечься от пневмонии. Поможет? Но остатки воспаления легких врачи отмечают у больных и через 3 месяца, и через 6 месяцев, и даже спустя год.
Но остатки воспаления легких врачи отмечают у больных и через 3 месяца, и через 6 месяцев, и даже спустя год.
 Пневмонии относятся к числу наиболее распространенных заболеваний внутренних органов. Значение пневмоний определяется еще и тем обстоятельством, что они нередко выступают в качестве непосредственной причины смерти больных, страдающих онкологическими заболеваниями, пациентов с тяжелой сердечной недостаточностью, нарушением мозгового кровообращения и вообще лиц пожилого возраста. Пневмония, вызванная простейшими, является одной из основных непосредственных, причин смерти больных со СПИДом.
Пневмонии относятся к числу наиболее распространенных заболеваний внутренних органов. Значение пневмоний определяется еще и тем обстоятельством, что они нередко выступают в качестве непосредственной причины смерти больных, страдающих онкологическими заболеваниями, пациентов с тяжелой сердечной недостаточностью, нарушением мозгового кровообращения и вообще лиц пожилого возраста. Пневмония, вызванная простейшими, является одной из основных непосредственных, причин смерти больных со СПИДом. Среди полного здоровья внезапно появляется озноб, отмечается повышение температуры тела до 39—40 °С. Быстро присоединяются колющие боли в грудной клетке, головная боль, небольшой сухой кашель, общая слабость. При поражении диафрагмальной плевры боли могут иррадиировать в различные области живота, имитируя картину острого аппендицита, острого холецистита, прободной язвы желудка или острого панкреатита .К концу первых суток болезни или на второй день кашель усиливается, появляется мокрота с примесью крови («ржавая»). Общее состояние больных становится тяжелым. При осмотре часто обнаруживается румянец на щеках, больше выраженный на стороне поражения, отмечаются герпетические высыпания на губах и в области носа, участие в дыхании крыльев носа, цианоз носогубного треугольника.Дыхание становится поверхностным, его частота достигает 30—40 в минуту, определяется тахикардия до 100—120 в минуту.
Среди полного здоровья внезапно появляется озноб, отмечается повышение температуры тела до 39—40 °С. Быстро присоединяются колющие боли в грудной клетке, головная боль, небольшой сухой кашель, общая слабость. При поражении диафрагмальной плевры боли могут иррадиировать в различные области живота, имитируя картину острого аппендицита, острого холецистита, прободной язвы желудка или острого панкреатита .К концу первых суток болезни или на второй день кашель усиливается, появляется мокрота с примесью крови («ржавая»). Общее состояние больных становится тяжелым. При осмотре часто обнаруживается румянец на щеках, больше выраженный на стороне поражения, отмечаются герпетические высыпания на губах и в области носа, участие в дыхании крыльев носа, цианоз носогубного треугольника.Дыхание становится поверхностным, его частота достигает 30—40 в минуту, определяется тахикардия до 100—120 в минуту.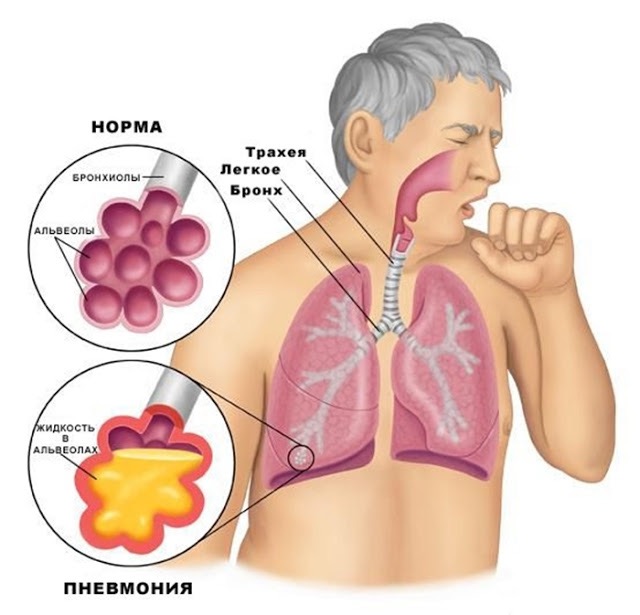
 При других видах пневмонии симптомы могут быть менее выраженными. При сухом раздражающем кашле, головной боли, мышечных болях, высокой температуре следует обратиться к врачу.
При других видах пневмонии симптомы могут быть менее выраженными. При сухом раздражающем кашле, головной боли, мышечных болях, высокой температуре следует обратиться к врачу. Оно развивается на фоне инфекционных заболевании дыхательных путей и легких (например, коклюша, кори, гриппа), а также онкологических заболеваний (например, лейкоза).
Оно развивается на фоне инфекционных заболевании дыхательных путей и легких (например, коклюша, кори, гриппа), а также онкологических заболеваний (например, лейкоза).  Распространение инфекции приводит к развитию пневмонии. Симптомы — головная боль, лихорадка, боль в мышцах, кашель с мокротой. С вирусной пневмонией госпитализируют пожилых людей старше 65 лет и детей до 4 месяцев. При лечении применяются антибиотики и противовирусные лекарственные препараты.
Распространение инфекции приводит к развитию пневмонии. Симптомы — головная боль, лихорадка, боль в мышцах, кашель с мокротой. С вирусной пневмонией госпитализируют пожилых людей старше 65 лет и детей до 4 месяцев. При лечении применяются антибиотики и противовирусные лекарственные препараты.

 Им следует обратиться к врачу, если у них появятся какие-либо новые или ухудшающиеся симптомы, чтобы узнать, можно ли применять антибиотики.
Им следует обратиться к врачу, если у них появятся какие-либо новые или ухудшающиеся симптомы, чтобы узнать, можно ли применять антибиотики.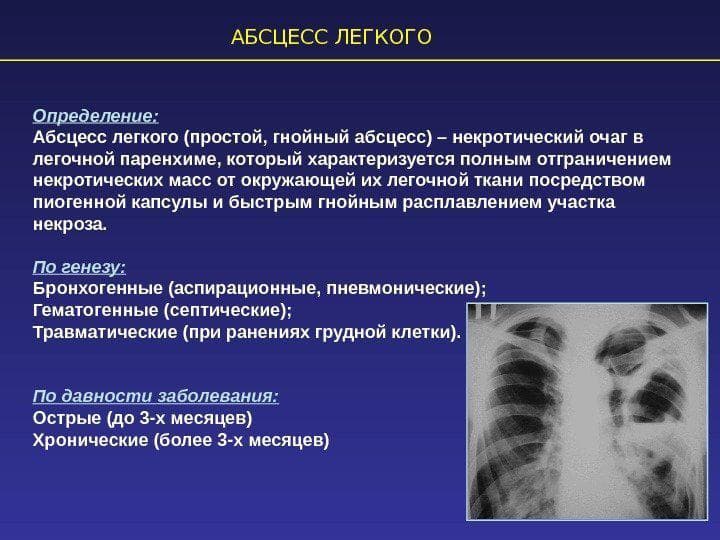 Родители и опекуны должны вакцинировать своих детей и подумать о том, чтобы попросить посетителей к непривитым детям сделать прививку от коклюша.
Родители и опекуны должны вакцинировать своих детей и подумать о том, чтобы попросить посетителей к непривитым детям сделать прививку от коклюша.
 Обычно он передается при вдыхании аэрозолей, которые его содержат, и вспышки болезни связаны с воздействием гидромассажных ванн, душевых, фонтанов и градирен.
Обычно он передается при вдыхании аэрозолей, которые его содержат, и вспышки болезни связаны с воздействием гидромассажных ванн, душевых, фонтанов и градирен.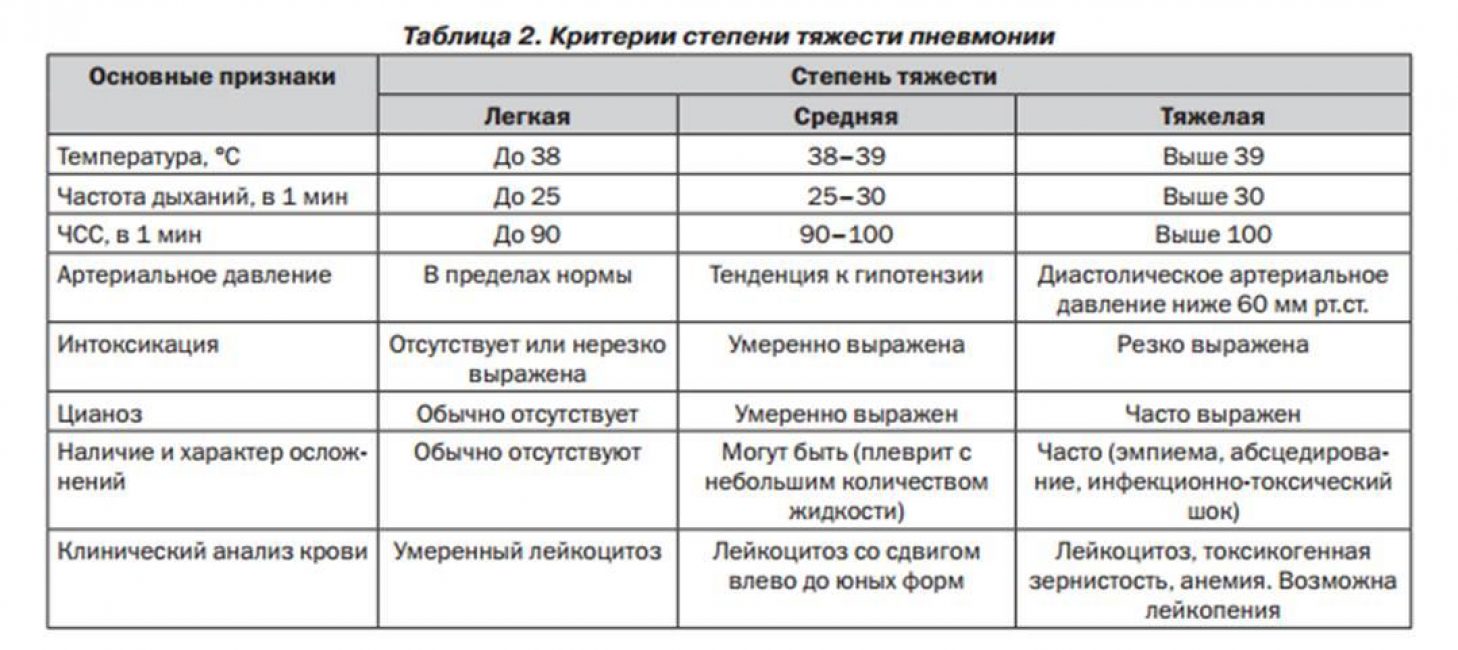
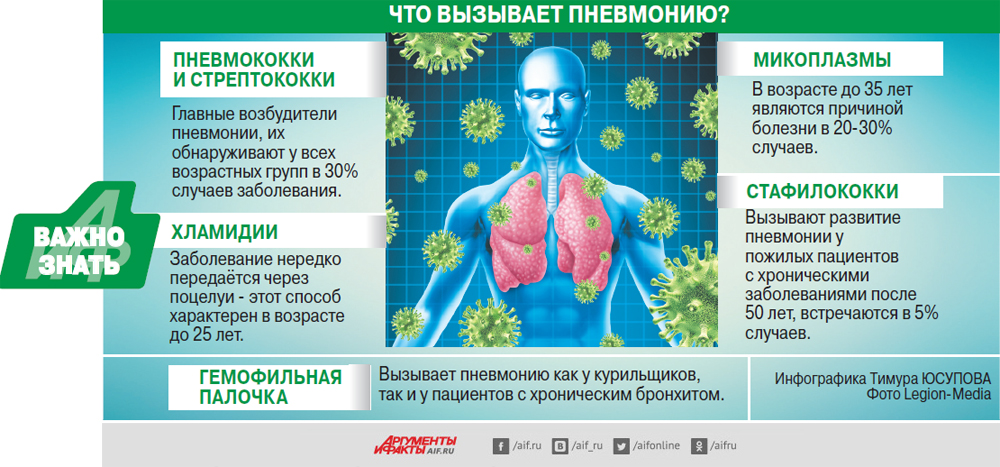 Многие люди даже не догадываются, что кусок еды попал «не по той трубе». Эта проблема чаще встречается у пожилых людей, у которых чаще возникают проблемы с глотанием.Риск пневмонии из-за аспирации под наркозом также является причиной того, что пациентов просят не есть и не пить перед операцией.
Многие люди даже не догадываются, что кусок еды попал «не по той трубе». Эта проблема чаще встречается у пожилых людей, у которых чаще возникают проблемы с глотанием.Риск пневмонии из-за аспирации под наркозом также является причиной того, что пациентов просят не есть и не пить перед операцией.

 Симптомы обычно более легкие, чем при бактериальной пневмонии, и организм обычно может бороться с ними в течение 1–3 недель.
Симптомы обычно более легкие, чем при бактериальной пневмонии, и организм обычно может бороться с ними в течение 1–3 недель. Это более вероятно, если у вас есть другие проблемы со здоровьем, такие как заболевание печени или высокое кровяное давление. Он может распространиться на другие органы, что может привести к их отключению. Анализ крови может определить, есть ли он у вас, и обычно его лечат сильнодействующими антибиотиками, которые вводятся прямо в вену на руке или руке.
Это более вероятно, если у вас есть другие проблемы со здоровьем, такие как заболевание печени или высокое кровяное давление. Он может распространиться на другие органы, что может привести к их отключению. Анализ крови может определить, есть ли он у вас, и обычно его лечат сильнодействующими антибиотиками, которые вводятся прямо в вену на руке или руке. Как правило, провокационным моментом этого состояния является головная боль. При выраженном сужении сосуда, питающего головной мозг, возникает хроническая недостаточность кровоснабжения головного мозга. Исход ее — инсульт. Инсульт является вторым по частоте «убийцей» людей.
Как правило, провокационным моментом этого состояния является головная боль. При выраженном сужении сосуда, питающего головной мозг, возникает хроническая недостаточность кровоснабжения головного мозга. Исход ее — инсульт. Инсульт является вторым по частоте «убийцей» людей.

/GettyImages-623683581-579a41215f9b589aa927a515.jpg) Важны не только чётко сформулированные вопросы врача, но и откровенные ответы больного, помогающие определить истинную природу заболевания.
Важны не только чётко сформулированные вопросы врача, но и откровенные ответы больного, помогающие определить истинную природу заболевания. Какие именно антидепрессанты назначить – это уже прерогатива врача-невролога, наблюдающего конкретного больного.
Какие именно антидепрессанты назначить – это уже прерогатива врача-невролога, наблюдающего конкретного больного. Односторонняя головная боль пульсирующего характера – это классика. Но может болеть и вся голова или сначала одна её половина, потом другая. У 5-7 человек из ста, страдающих мигренью, приступу предшествует его предвестник – зрительная аура, когда перед глазами мерцают пятна или человек перестаёт видеть справа либо слева. Обычно она длится около получаса, хотя не исключена и пролонгированная. Также при мигрени бывает продрома в виде гиперчувствительности к запахам: булгаковского Понтия Пилата, вспомним, чуть не сутки преследовал запах розового масла.
Односторонняя головная боль пульсирующего характера – это классика. Но может болеть и вся голова или сначала одна её половина, потом другая. У 5-7 человек из ста, страдающих мигренью, приступу предшествует его предвестник – зрительная аура, когда перед глазами мерцают пятна или человек перестаёт видеть справа либо слева. Обычно она длится около получаса, хотя не исключена и пролонгированная. Также при мигрени бывает продрома в виде гиперчувствительности к запахам: булгаковского Понтия Пилата, вспомним, чуть не сутки преследовал запах розового масла. По классификации выделяют 2 вида головной боли: первичные и вторичные.
По классификации выделяют 2 вида головной боли: первичные и вторичные. Для этого типа характерны болезненные ощущения в лобной и околоносовой части лица.
Для этого типа характерны болезненные ощущения в лобной и околоносовой части лица.  Приступы начинаются при наклоне головы вперед, если неровно сесть. Появляется сильный шум в голове, закладывает уши, впечатление что на горле шарф, начинает болеть затылок и шея если наклонить или повернуть пытаюсь. Приступ отпускает (не сразу) если начинаю интенсивно массировать шейные позвонки. Начала пить галидор. Через пять дней приема, голова перестала болеть, приступы возникают только если сильно наклонить голову и подержать в течении минуты. К Какому врачу порекомендуете записаться? Кто может диагностировать и назначить правильное лечение? В больнице (неврологическое отделение) и В Центр неврологии РАМН Неврологи сказали что по их части ничего не находят.
Приступы начинаются при наклоне головы вперед, если неровно сесть. Появляется сильный шум в голове, закладывает уши, впечатление что на горле шарф, начинает болеть затылок и шея если наклонить или повернуть пытаюсь. Приступ отпускает (не сразу) если начинаю интенсивно массировать шейные позвонки. Начала пить галидор. Через пять дней приема, голова перестала болеть, приступы возникают только если сильно наклонить голову и подержать в течении минуты. К Какому врачу порекомендуете записаться? Кто может диагностировать и назначить правильное лечение? В больнице (неврологическое отделение) и В Центр неврологии РАМН Неврологи сказали что по их части ничего не находят.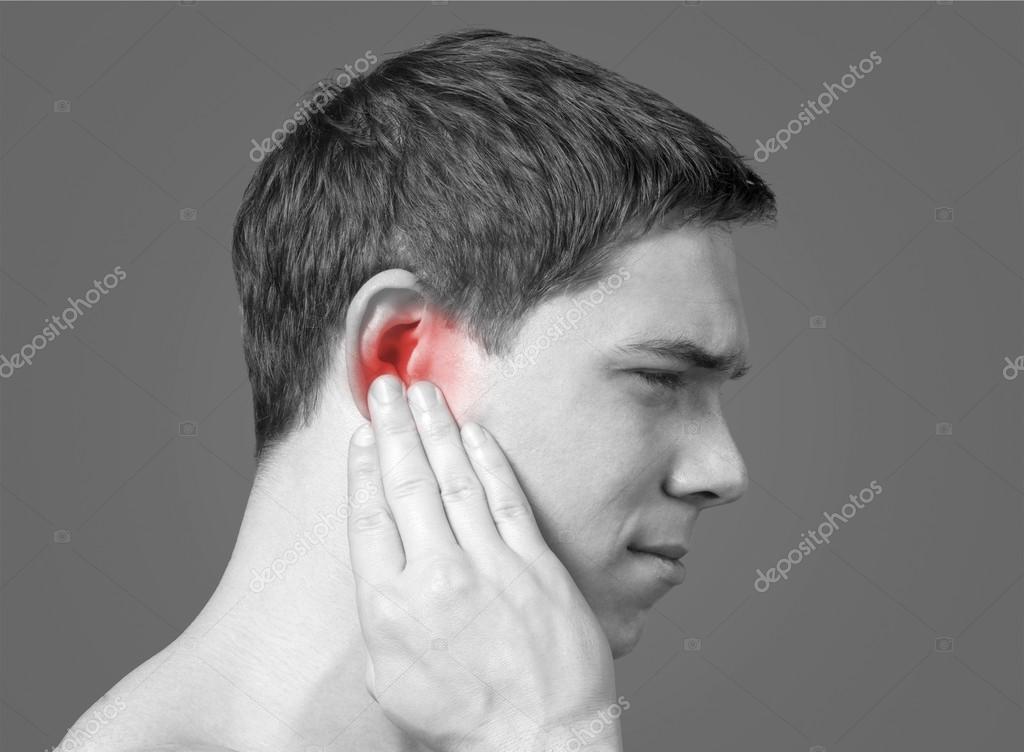 Голова болит, как будто тугой обруч давит на макушку или напряженная головная боль начинается в затылке и верхней части шеи. Причина – снижение функции яичников.
Голова болит, как будто тугой обруч давит на макушку или напряженная головная боль начинается в затылке и верхней части шеи. Причина – снижение функции яичников. В более позднем возрасте (55-70 лет) возникает нарушение функции мочевыводящих путей: от “недержания мочи при напряжении” до полного недержания мочи, и наклонности к хроническому течению мочеполовых инфекций. У многих женщин так же возникает остеопороз (снижение плотности костей и вымывание из них кальция), что может привести к переломам крупных костей (позвоночник, бедро). К 70-летнему возрасту 40% женщин перенесли такие тяжелые переломы. Основная проблема состоит в том, что всевозможные нарушения, сопровождающие климакс, заставляют женщину обращаться за лечением к специалистам разного профиля: терапевтам, невропатологам, гинекологам, хирургам и пр. Представьте, что от каждого из этих врачей она получает по 2-3, а то и больше, различных лекарств. К сожалению, некоторые врачи, не учитывая, что все эти симптомы являются проявлениями климактерического синдрома, действуют по принципу “синдром – таблетка”. К тому же эти лекарства лечат только отдельные симптомы, а не истинную причину недомоганий. Таким образом, женщина с климактерическими расстройствами может принимать одновременно кардиологические, гипотен зивные, спазмолитики, снотворные, сосудистые, уроантисептические и прочие препараты, кроме того, физиотерапевтические, массажные и электропроцедуры. Можно ли смягчить эти неприятные ощущения? Можно!!! Лечение климакса. Рекомендуется: прекратить курение или уменьшить его интенсивность, увеличить физическую активность, больше отдыхать и т. д. Эти советы верны для любого возраста, но в особенности в период климакса. Особенно рекомендуются занятия спортом. Они полезны для сосудов и костей. Следует отказаться от навязчивой идеи похудения. Подкожный жир играет важную роль в гормональном обмене и после климакса частично регулирует снабжение эстрогенами. Существуют также не медикаментозные методы облегчения боли и стресса, такие как массаж, сауна, йога и медитативные упражнения. Хорошо, если женщине поможет ее спутник жизни, например, овладев простыми приемами массажа.
В более позднем возрасте (55-70 лет) возникает нарушение функции мочевыводящих путей: от “недержания мочи при напряжении” до полного недержания мочи, и наклонности к хроническому течению мочеполовых инфекций. У многих женщин так же возникает остеопороз (снижение плотности костей и вымывание из них кальция), что может привести к переломам крупных костей (позвоночник, бедро). К 70-летнему возрасту 40% женщин перенесли такие тяжелые переломы. Основная проблема состоит в том, что всевозможные нарушения, сопровождающие климакс, заставляют женщину обращаться за лечением к специалистам разного профиля: терапевтам, невропатологам, гинекологам, хирургам и пр. Представьте, что от каждого из этих врачей она получает по 2-3, а то и больше, различных лекарств. К сожалению, некоторые врачи, не учитывая, что все эти симптомы являются проявлениями климактерического синдрома, действуют по принципу “синдром – таблетка”. К тому же эти лекарства лечат только отдельные симптомы, а не истинную причину недомоганий. Таким образом, женщина с климактерическими расстройствами может принимать одновременно кардиологические, гипотен зивные, спазмолитики, снотворные, сосудистые, уроантисептические и прочие препараты, кроме того, физиотерапевтические, массажные и электропроцедуры. Можно ли смягчить эти неприятные ощущения? Можно!!! Лечение климакса. Рекомендуется: прекратить курение или уменьшить его интенсивность, увеличить физическую активность, больше отдыхать и т. д. Эти советы верны для любого возраста, но в особенности в период климакса. Особенно рекомендуются занятия спортом. Они полезны для сосудов и костей. Следует отказаться от навязчивой идеи похудения. Подкожный жир играет важную роль в гормональном обмене и после климакса частично регулирует снабжение эстрогенами. Существуют также не медикаментозные методы облегчения боли и стресса, такие как массаж, сауна, йога и медитативные упражнения. Хорошо, если женщине поможет ее спутник жизни, например, овладев простыми приемами массажа. С осторожностью следует принимать седативные, антигипертензивные препараты, так как в период климакса часто возникает преходящая гипертензия, обычно хорошо поддающаяся лечению женскими половыми гормонами. Хороший эффект дают фитосборы.
С осторожностью следует принимать седативные, антигипертензивные препараты, так как в период климакса часто возникает преходящая гипертензия, обычно хорошо поддающаяся лечению женскими половыми гормонами. Хороший эффект дают фитосборы.
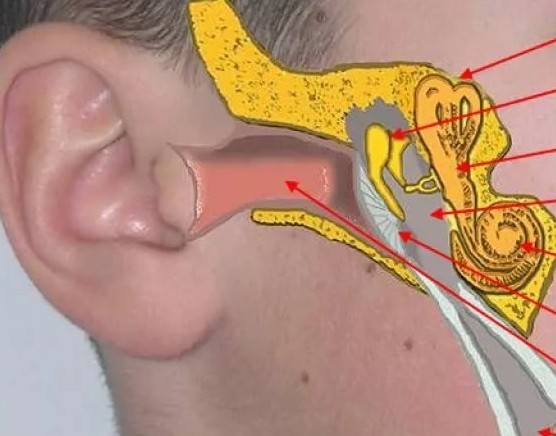

 Это приводит к защемлению нервных корешков и даже повреждению спинного мозга.
Это приводит к защемлению нервных корешков и даже повреждению спинного мозга.


 Эти оболочки называются мозговыми оболочками.
Эти оболочки называются мозговыми оболочками. Если это произойдет, у человека внезапно разовьется сильная головная боль.
Если это произойдет, у человека внезапно разовьется сильная головная боль. Процедуры различаются в зависимости от состояния.
Процедуры различаются в зависимости от состояния.
 Наиболее частые причины — головная боль, мигрень или инфекция.
Наиболее частые причины — головная боль, мигрень или инфекция. Это может привести к головной боли в носовых пазухах.
Это может привести к головной боли в носовых пазухах.
 НПВП, такие как аспирин и ибупрофен, можно приобрести без рецепта.
НПВП, такие как аспирин и ибупрофен, можно приобрести без рецепта.
 Людям следует обратиться за медицинской помощью, если они испытывают любое из следующего:
Людям следует обратиться за медицинской помощью, если они испытывают любое из следующего: Поэтому было бы удивительно узнать, что у 5% населения евстахиева труба не открывается нормально. У большинства этих людей нет никаких симптомов или проблем, кроме случаев, когда они подвергаются резкому изменению давления воздуха, например, во время полета на самолете.У такой же части населения евстахиевы трубы аномально проходимы, то есть открыты. Это называется патулезной евстахиевой трубой. Опять же, у большинства людей с патологией евстахиевой трубы нет никаких симптомов или проблем.
Поэтому было бы удивительно узнать, что у 5% населения евстахиева труба не открывается нормально. У большинства этих людей нет никаких симптомов или проблем, кроме случаев, когда они подвергаются резкому изменению давления воздуха, например, во время полета на самолете.У такой же части населения евстахиевы трубы аномально проходимы, то есть открыты. Это называется патулезной евстахиевой трубой. Опять же, у большинства людей с патологией евстахиевой трубы нет никаких симптомов или проблем.

 К сожалению, только 29% людей, страдающих мигренью в США, очень довольны своим лечением. Обычно это является отражением непонимания природы мигрени и ее лечения или отсутствия приверженности эффективным методам лечения. Мы надеемся, что этот материал поможет вам лучше контролировать симптомы мигрени, какими бы они ни были, и улучшить качество вашей жизни.
К сожалению, только 29% людей, страдающих мигренью в США, очень довольны своим лечением. Обычно это является отражением непонимания природы мигрени и ее лечения или отсутствия приверженности эффективным методам лечения. Мы надеемся, что этот материал поможет вам лучше контролировать симптомы мигрени, какими бы они ни были, и улучшить качество вашей жизни. Пищевые триггеры не являются результатом аллергии, а являются прямой химической чувствительностью.
Пищевые триггеры не являются результатом аллергии, а являются прямой химической чувствительностью. Наилучшие результаты лечения получат те пациенты, которые работают над тем, чтобы понять, что такое мигрень и как мигрень влияет на их жизнь.Это позволяет работать в команде с врачом и улучшать результаты.
Наилучшие результаты лечения получат те пациенты, которые работают над тем, чтобы понять, что такое мигрень и как мигрень влияет на их жизнь.Это позволяет работать в команде с врачом и улучшать результаты. В настоящее время существуют отличные лекарства, которые могут помочь облегчить симптомы мигрени как глубоко в головном мозге, так и те болезненные симптомы, которые связаны с сенсибилизированными кровеносными сосудами вокруг мозга. Эти новые лекарства называются триптанами. Поскольку они могут вызвать отскок, их не следует использовать чаще 6-8 раз в месяц. Мнения врачей по этому поводу могут отличаться.
В настоящее время существуют отличные лекарства, которые могут помочь облегчить симптомы мигрени как глубоко в головном мозге, так и те болезненные симптомы, которые связаны с сенсибилизированными кровеносными сосудами вокруг мозга. Эти новые лекарства называются триптанами. Поскольку они могут вызвать отскок, их не следует использовать чаще 6-8 раз в месяц. Мнения врачей по этому поводу могут отличаться. Чрезвычайно важно признать это, потому что, хотя эти атипичные симптомы мигрени, как правило, не поддаются абортивному лечению, как боль от мигренозной головной боли, с атипичными симптомами можно справиться путем тщательного выявления и предотвращения триггеров или путем приема лекарств для профилактики мигрень. Эти симптомы мигрени, которые не являются головными болями, но которые усугубляются типичными триггерами мигрени, иногда называют эквивалентами мигрени.Здесь упоминаются еще несколько распространенных форм.
Чрезвычайно важно признать это, потому что, хотя эти атипичные симптомы мигрени, как правило, не поддаются абортивному лечению, как боль от мигренозной головной боли, с атипичными симптомами можно справиться путем тщательного выявления и предотвращения триггеров или путем приема лекарств для профилактики мигрень. Эти симптомы мигрени, которые не являются головными болями, но которые усугубляются типичными триггерами мигрени, иногда называют эквивалентами мигрени.Здесь упоминаются еще несколько распространенных форм. Эти пациенты с прекардиальной мигренью становятся хорошо известными их врачам, потому что их атипичные эпизоды исчезают, когда они начинают принимать лекарства для профилактики мигрени.Эквиваленты мигрени могут также проявляться в виде резких изменений настроения, особенно в форме гиперактивности или раздражительности или подавляющей тенденции к очень глубокому сну, что часто диагностируется как нарколепсия. Женщины нередко испытывают некоторые из этих симптомов, эквивалентных мигрени, как часть предменструального синдрома. Другие эквиваленты мигрени, такие как головокружение, болезнь Меньера, рецидивирующее ДППГ, оталгия, «боль в ушах» и давление в носовых пазухах, с особой частотой наблюдаются отоларингологами и отдельно описаны ниже.
Эти пациенты с прекардиальной мигренью становятся хорошо известными их врачам, потому что их атипичные эпизоды исчезают, когда они начинают принимать лекарства для профилактики мигрени.Эквиваленты мигрени могут также проявляться в виде резких изменений настроения, особенно в форме гиперактивности или раздражительности или подавляющей тенденции к очень глубокому сну, что часто диагностируется как нарколепсия. Женщины нередко испытывают некоторые из этих симптомов, эквивалентных мигрени, как часть предменструального синдрома. Другие эквиваленты мигрени, такие как головокружение, болезнь Меньера, рецидивирующее ДППГ, оталгия, «боль в ушах» и давление в носовых пазухах, с особой частотой наблюдаются отоларингологами и отдельно описаны ниже. Ниже приведены некоторые интервью с пациентами, у которых были различные симптомы внутреннего уха, обычно не связанные с мигренью, но симптомы которых улучшились после лечения мигрени.
Ниже приведены некоторые интервью с пациентами, у которых были различные симптомы внутреннего уха, обычно не связанные с мигренью, но симптомы которых улучшились после лечения мигрени. Эти симптомы обычно не связаны с давлением в ухе или изменениями слуха и могут возникать в стволе мозга из-за неправильной центральной обработки информации о балансе внутреннего уха.Это может объяснить, почему многие пациенты с головокружением, связанным с мигренью, не реагируют на вестибулярные супрессивные препараты, такие как меклизин или диазепам, которые действуют только на внутреннее ухо и вестибулярные нервы, но не на ствол мозга. Этих пациентов часто лучше всего лечить с помощью физиотерапии для уменьшения жесткости и боли в мышцах шеи, лекарств для уменьшения жесткости и боли в мышцах шеи, а также традиционной терапии мигрени.
Эти симптомы обычно не связаны с давлением в ухе или изменениями слуха и могут возникать в стволе мозга из-за неправильной центральной обработки информации о балансе внутреннего уха.Это может объяснить, почему многие пациенты с головокружением, связанным с мигренью, не реагируют на вестибулярные супрессивные препараты, такие как меклизин или диазепам, которые действуют только на внутреннее ухо и вестибулярные нервы, но не на ствол мозга. Этих пациентов часто лучше всего лечить с помощью физиотерапии для уменьшения жесткости и боли в мышцах шеи, лекарств для уменьшения жесткости и боли в мышцах шеи, а также традиционной терапии мигрени. При мигрени эти симптомы вызваны сильным оттоком нервных сигналов, обычно связанных с мигренью, но который вызывает отек слизистых оболочек в полости носа и носовых пазухах. Эти симптомы могут длиться всего несколько минут или часов во время приступа мигрени. Симптомы носовых пазух, вызванные простудой или инфекциями носовых пазух, обычно длятся несколько дней.
При мигрени эти симптомы вызваны сильным оттоком нервных сигналов, обычно связанных с мигренью, но который вызывает отек слизистых оболочек в полости носа и носовых пазухах. Эти симптомы могут длиться всего несколько минут или часов во время приступа мигрени. Симптомы носовых пазух, вызванные простудой или инфекциями носовых пазух, обычно длятся несколько дней. Программа 1-2-3». В этой книге представлен комплексный план диеты, полностью состоящий из продуктов, не вызывающих мигрень. Гораздо легче соблюдать эту диету, чем с подозрением относиться к каждой еде из всех продуктов, которые есть у вас дома или которые вы видите в супермаркете.Он также учит и подчеркивает концепции восстановления и аддитивного характера триггеров мигрени. Пациенты с тяжелым головокружением, связанным с мигренью, могут быть не в состоянии прочитать всю книгу из-за своего состояния. Им будет очень полезно прочитать книгу вместе с членом семьи, который поможет им не сбиться с пути и понять все концепции, изложенные в книге.
Программа 1-2-3». В этой книге представлен комплексный план диеты, полностью состоящий из продуктов, не вызывающих мигрень. Гораздо легче соблюдать эту диету, чем с подозрением относиться к каждой еде из всех продуктов, которые есть у вас дома или которые вы видите в супермаркете.Он также учит и подчеркивает концепции восстановления и аддитивного характера триггеров мигрени. Пациенты с тяжелым головокружением, связанным с мигренью, могут быть не в состоянии прочитать всю книгу из-за своего состояния. Им будет очень полезно прочитать книгу вместе с членом семьи, который поможет им не сбиться с пути и понять все концепции, изложенные в книге. Эффективные профилактические препараты выбираются с учетом других медицинских проблем пациента и переносимости побочных эффектов.Ниже приведены некоторые рекомендуемые схемы:
Эффективные профилактические препараты выбираются с учетом других медицинских проблем пациента и переносимости побочных эффектов.Ниже приведены некоторые рекомендуемые схемы: Рекомендуется наблюдение за метаболическим ацидозом и нефролитиазом.
Рекомендуется наблюдение за метаболическим ацидозом и нефролитиазом.
 Путаница — обычное явление, мигрень может вызвать раздражение тройничного или пятого черепного нерва (с ветвями во лбу, щеках и челюсти). Это может вызвать боль в нижних конечностях нерва, в полости пазухи или рядом с ней.
Путаница — обычное явление, мигрень может вызвать раздражение тройничного или пятого черепного нерва (с ветвями во лбу, щеках и челюсти). Это может вызвать боль в нижних конечностях нерва, в полости пазухи или рядом с ней.
 Во время обследования может быть назначена компьютерная томография пазух, чтобы определить степень закупорки, вызванной хроническим синуситом. Если хронический синусит не обнаружен, лечение может включать тестирование на аллергию и десенсибилизацию (уколы от аллергии). Острый синусит лечится антибиотиками и противоотечными средствами. Если антибиотики не помогают избавиться от хронического синусита и сопутствующих головных болей, рекомендуется эндоскопическая хирургия или хирургическое вмешательство под визуальным контролем.
Во время обследования может быть назначена компьютерная томография пазух, чтобы определить степень закупорки, вызванной хроническим синуситом. Если хронический синусит не обнаружен, лечение может включать тестирование на аллергию и десенсибилизацию (уколы от аллергии). Острый синусит лечится антибиотиками и противоотечными средствами. Если антибиотики не помогают избавиться от хронического синусита и сопутствующих головных болей, рекомендуется эндоскопическая хирургия или хирургическое вмешательство под визуальным контролем. Если вы заметили один или несколько из этих признаков у другого человека или у себя, не ждите, чтобы обратиться за помощью. Немедленно позвоните в службу 9-1-1.
Если вы заметили один или несколько из этих признаков у другого человека или у себя, не ждите, чтобы обратиться за помощью. Немедленно позвоните в службу 9-1-1. /GettyImages-485221935-59d636a19abed5001106e0b8.jpg)
 Для приготовления травяного настоя необходимо добавить 1 столовую ложку цветков ромашки на 1 литр горячей воды. Данную смесь поставить на водяную баню и кипятить в течение 15 минут, после чего процедить и вылить в термос. Использовать для полоскания горла теплый настой. Подобными свойствами обладает трава шалфея и коры дуба.
Для приготовления травяного настоя необходимо добавить 1 столовую ложку цветков ромашки на 1 литр горячей воды. Данную смесь поставить на водяную баню и кипятить в течение 15 минут, после чего процедить и вылить в термос. Использовать для полоскания горла теплый настой. Подобными свойствами обладает трава шалфея и коры дуба. Можно добавить 3-4 капли в емкость с водой и поставить вблизи отопительных приборов, или капнуть в аромалампу.
Можно добавить 3-4 капли в емкость с водой и поставить вблизи отопительных приборов, или капнуть в аромалампу.

 А начинается всё, обычно, с банальной простуды и першения горла.
А начинается всё, обычно, с банальной простуды и першения горла. Ведь в этом случае лучше задать лишний раз вопросы доктору, чем заниматься самолечением с риском для будущего ребёнка.
Ведь в этом случае лучше задать лишний раз вопросы доктору, чем заниматься самолечением с риском для будущего ребёнка. Сделать такой отвар очень просто. Инструкция по использованию трав всегда указывает, как необходимо её заваривать и как часто использовать.
Сделать такой отвар очень просто. Инструкция по использованию трав всегда указывает, как необходимо её заваривать и как часто использовать.

 Именно поэтому, лечение необходимо проводить в комплексе, а не местно. Хорошо помогают противовирусные препараты, а также просто употребление большого количества различной жидкости (чай, морс, отвар трав).
Именно поэтому, лечение необходимо проводить в комплексе, а не местно. Хорошо помогают противовирусные препараты, а также просто употребление большого количества различной жидкости (чай, морс, отвар трав).
 Раствор может попасть не туда и спровоцировать отит или другое заболевание. Это правило для мам. При этом медработник, который проводит туалет носа ребенку, может использовать шприц. Но он знаком с анатомическими и физиологическими особенностями организма и не нанесет вреда. ⠀
Раствор может попасть не туда и спровоцировать отит или другое заболевание. Это правило для мам. При этом медработник, который проводит туалет носа ребенку, может использовать шприц. Но он знаком с анатомическими и физиологическими особенностями организма и не нанесет вреда. ⠀ Для лечения насморка используется более концентрированный, гипертонический, раствор. Он помогает снять отек и подсушивает слизистую. Если вы сомневаетесь, какой раствор выбрать, посоветуйтесь со своим педиатром.
Для лечения насморка используется более концентрированный, гипертонический, раствор. Он помогает снять отек и подсушивает слизистую. Если вы сомневаетесь, какой раствор выбрать, посоветуйтесь со своим педиатром. Пользы от нее предостаточно, несмотря на «страшное» название. Разберемся, как правильно промывать нос ребенку. Какой раствор и технику выбрать, чтобы процедура прошла без стресса для малыша, ведь он эти манипуляции с восторгом точно воспринимать не будет.
Пользы от нее предостаточно, несмотря на «страшное» название. Разберемся, как правильно промывать нос ребенку. Какой раствор и технику выбрать, чтобы процедура прошла без стресса для малыша, ведь он эти манипуляции с восторгом точно воспринимать не будет.
 Консультация специалиста в этом случае обязательна. То же самое относится и к случаям, когда у ребенка искривлена носовая перегородка — при несоблюдении техники промывания процедура только навредит. В этом случае используемый солевой раствор может задержаться в носовых ходах, став тем самым питательной средой для активного размножения бактерий.
Консультация специалиста в этом случае обязательна. То же самое относится и к случаям, когда у ребенка искривлена носовая перегородка — при несоблюдении техники промывания процедура только навредит. В этом случае используемый солевой раствор может задержаться в носовых ходах, став тем самым питательной средой для активного размножения бактерий. Это не только бесполезно, но и может быть и опасно. Грудное молоко — отличная среда для размножения микробов, которые ребенок потом вдохнет.
Это не только бесполезно, но и может быть и опасно. Грудное молоко — отличная среда для размножения микробов, которые ребенок потом вдохнет.

 Именно капли считаются оптимальным вариантом для детей до года. Порой даже в спреях для самых маленьких слишком сильная струя.
Именно капли считаются оптимальным вариантом для детей до года. Порой даже в спреях для самых маленьких слишком сильная струя.
 Методика совершенно не подходит для грудничка в силу его физиологии. Евстахиева труба, которая соединяет носовую полость и ухо, у них намного короче по сравнению со взрослыми, а потому мощная струя жидкости может привести к забросу микробов из носа в ушные каналы.
Методика совершенно не подходит для грудничка в силу его физиологии. Евстахиева труба, которая соединяет носовую полость и ухо, у них намного короче по сравнению со взрослыми, а потому мощная струя жидкости может привести к забросу микробов из носа в ушные каналы. Особых причин для волнения нет. Главное – это вовремя помочь малышу, прочистить его носовые ходы от накопившейся слизи и корочек. Нужно понимать правила, как промывать нос физраствором грудничку. Соблюдая их, получится провести процедуру правильно, не навредив ребенку.
Особых причин для волнения нет. Главное – это вовремя помочь малышу, прочистить его носовые ходы от накопившейся слизи и корочек. Нужно понимать правила, как промывать нос физраствором грудничку. Соблюдая их, получится провести процедуру правильно, не навредив ребенку. Его может провоцировать аллергия, вирусы или бактерии. Закапывание физраствором облегчает самочувствие ребенка, так как он еще не умеет высмаркиваться. Также подобное увлажнение уменьшает раздраженность слизистой, помогает промыть носовую полость от патогенных микроорганизмов. Это не дает инфекции распространяться в гортань, трахею и дальше. Но при рините физраствор – только вспомогательное лекарство, он не может являться основным лечением.
Его может провоцировать аллергия, вирусы или бактерии. Закапывание физраствором облегчает самочувствие ребенка, так как он еще не умеет высмаркиваться. Также подобное увлажнение уменьшает раздраженность слизистой, помогает промыть носовую полость от патогенных микроорганизмов. Это не дает инфекции распространяться в гортань, трахею и дальше. Но при рините физраствор – только вспомогательное лекарство, он не может являться основным лечением.
 При возникновении проблем средство поможет оперативно оказать первую помощь. Физраствор подходит для промывания благодаря выполнению таких задач:
При возникновении проблем средство поможет оперативно оказать первую помощь. Физраствор подходит для промывания благодаря выполнению таких задач: Способ промывания зависит от возраста. Перед процедурой следует посоветоваться с врачом, чтобы он пояснил, как промыть нос грудничку лучше, как организовать процесс, можно ли капать в нос грудничку физраствор и что потребуется для процедуры.
Способ промывания зависит от возраста. Перед процедурой следует посоветоваться с врачом, чтобы он пояснил, как промыть нос грудничку лучше, как организовать процесс, можно ли капать в нос грудничку физраствор и что потребуется для процедуры.


 Наиболее популярные рецепты таких средств:
Наиболее популярные рецепты таких средств:
 Затем аккуратно введите наконечник в ноздрю малыша и легонько (но не слишком медленно) разжимайте спринцовку.
Затем аккуратно введите наконечник в ноздрю малыша и легонько (но не слишком медленно) разжимайте спринцовку. Свободное дыхание позволит малышу чувствовать себя бодрее, лучше кушать, крепче спать. Все это ускорит его выздоровление, и кроха снова будет радовать маму и папу своей улыбкой.
Свободное дыхание позволит малышу чувствовать себя бодрее, лучше кушать, крепче спать. Все это ускорит его выздоровление, и кроха снова будет радовать маму и папу своей улыбкой.
 Привыкание проявляется тем, что без капель нос «отказывается» дышать.
Привыкание проявляется тем, что без капель нос «отказывается» дышать.
 Ребенку больно вдыхать воздух, поэтому он начинает капризничать. Промывание носа способно решить эту проблему. Вскоре носовая полость сможет выделять необходимое количество жидкости, для поддержания состояния в норме. Пока, это задача возложена на маму и папу.
Ребенку больно вдыхать воздух, поэтому он начинает капризничать. Промывание носа способно решить эту проблему. Вскоре носовая полость сможет выделять необходимое количество жидкости, для поддержания состояния в норме. Пока, это задача возложена на маму и папу.
 Они подходят для детей от 3 лет.
Они подходят для детей от 3 лет.
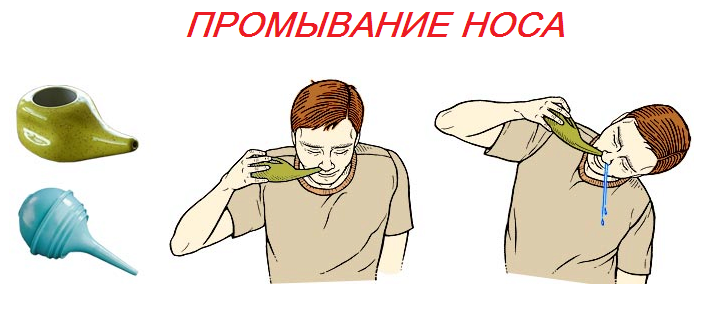
 Наполните его физраствором. Ребенок становится перед раковиной на стульчик. Наклоняет лицо вперед, и в одну ноздрю ставит наконечник. После этого нужно слегка сжать «резервуар». Раствор поступает в одну ноздрю, прочищает ее и жидкость выливается из другой. После этого малыш должен высморкаться. Затем повторяют шаги с другой ноздрей.
Наполните его физраствором. Ребенок становится перед раковиной на стульчик. Наклоняет лицо вперед, и в одну ноздрю ставит наконечник. После этого нужно слегка сжать «резервуар». Раствор поступает в одну ноздрю, прочищает ее и жидкость выливается из другой. После этого малыш должен высморкаться. Затем повторяют шаги с другой ноздрей. Препарат относится к числу бактерицидных агентов, угнетающих активность болезнетворных бактерий в очагах воспаления. Для устранения патологических процессов в мерцательном эпителии специалисты рекомендуют использовать 3% раствор пероксида. Более концентрированные препараты вызывают химические ожоги и препятствуют регенерации поврежденных тканей.
Препарат относится к числу бактерицидных агентов, угнетающих активность болезнетворных бактерий в очагах воспаления. Для устранения патологических процессов в мерцательном эпителии специалисты рекомендуют использовать 3% раствор пероксида. Более концентрированные препараты вызывают химические ожоги и препятствуют регенерации поврежденных тканей. Достаточное количество перекиси водорода в тканях обеспечивает нормальное течение окислительно-восстановительных процессов, нарушение которых приводит к снижению общего и местного иммунитета. Дефицит кислорода в тканях приводит к замедлению метаболизма и снижению тканевой реактивности.
Достаточное количество перекиси водорода в тканях обеспечивает нормальное течение окислительно-восстановительных процессов, нарушение которых приводит к снижению общего и местного иммунитета. Дефицит кислорода в тканях приводит к замедлению метаболизма и снижению тканевой реактивности.



 Это явление указывает на то, что эффект обеззараживания работает. Благодаря ферменту, каталазе, происходит расщепление с выделением кислорода. Это приводит к тому, из раны выходит грязь и бактерий. Кроме того, она вызывает реакцию называемую, окисление, через которую она способна убить бактерии. По той же причине, она эффективна при пролежнях и микозов. Но обрабатывать ей ожоги нельзя, так как это ухудшит ситуацию.
Это явление указывает на то, что эффект обеззараживания работает. Благодаря ферменту, каталазе, происходит расщепление с выделением кислорода. Это приводит к тому, из раны выходит грязь и бактерий. Кроме того, она вызывает реакцию называемую, окисление, через которую она способна убить бактерии. По той же причине, она эффективна при пролежнях и микозов. Но обрабатывать ей ожоги нельзя, так как это ухудшит ситуацию. Но необходимо помнить, что прежде чем закапать ее в нос надо разбавить продукт водой, а затем ввести несколько капель в нос и высморкаться.
Но необходимо помнить, что прежде чем закапать ее в нос надо разбавить продукт водой, а затем ввести несколько капель в нос и высморкаться.




 Во время промывания вы испытаете легкое щекотания из-за выделяемых пузырьков. Она также полезна для удаления воды из ушного канала, которая может попасть в ухо во время купания на пляже или в бассейне. Эта процедура полезна также в случае отита как временное средство.
Во время промывания вы испытаете легкое щекотания из-за выделяемых пузырьков. Она также полезна для удаления воды из ушного канала, которая может попасть в ухо во время купания на пляже или в бассейне. Эта процедура полезна также в случае отита как временное средство. Среди различных способов некоторые врачи допускают возможность лечения насморка перекисью водорода. Это антисептическое средство способно уничтожать болезнетворные микробы. При начальных признаках насморка оно поможет предотвратить затяжной ОРВИ.
Среди различных способов некоторые врачи допускают возможность лечения насморка перекисью водорода. Это антисептическое средство способно уничтожать болезнетворные микробы. При начальных признаках насморка оно поможет предотвратить затяжной ОРВИ.
 Сначала на 1-2 капли пероксида берут 1 ст. л воды. За одну процедуру можно капать до 15 капель пероксида 3% на ½ стакана воды.
Сначала на 1-2 капли пероксида берут 1 ст. л воды. За одну процедуру можно капать до 15 капель пероксида 3% на ½ стакана воды. 

 Правила предосторожности при лечении раствором пероксида:
Правила предосторожности при лечении раствором пероксида:
 Ударная доза кислорода – мощнейшее оружие против патогенных организмов.
Ударная доза кислорода – мощнейшее оружие против патогенных организмов. Необходимо прибегнуть к использованию более сильных препаратов.
Необходимо прибегнуть к использованию более сильных препаратов. В случае отсутствия высыпаний, зуда и покраснения кожи можно начинать лечение.
В случае отсутствия высыпаний, зуда и покраснения кожи можно начинать лечение. Очистить предстоит каждую ноздрю по отдельности. При этом важно не сморкаться.
Очистить предстоит каждую ноздрю по отдельности. При этом важно не сморкаться.



 Также возможно развитие бронхиальной астмы и стеноза горла.
Также возможно развитие бронхиальной астмы и стеноза горла. Такой кашель может длиться достаточно долго – несколько дней и недель.
Такой кашель может длиться достаточно долго – несколько дней и недель. Именно поэтому не стоит откладывать визит к врачу. В большинстве случаев гораздо легче вылечить заболевание на ранней стадии, чем потом долгие годы бороться с возникшими осложнениями. В борьбе с аллергией хорошо помогает усиление иммунитета, общее укрепление организма и закаливание. Благодаря рекомендациям врача вполне возможно укрепить организм, сделав его практически нечувствительным к аллергенам.
Именно поэтому не стоит откладывать визит к врачу. В большинстве случаев гораздо легче вылечить заболевание на ранней стадии, чем потом долгие годы бороться с возникшими осложнениями. В борьбе с аллергией хорошо помогает усиление иммунитета, общее укрепление организма и закаливание. Благодаря рекомендациям врача вполне возможно укрепить организм, сделав его практически нечувствительным к аллергенам.

 Приведем перечень разрешенных препаратов против аллергии беременным.
Приведем перечень разрешенных препаратов против аллергии беременным. В этом можно легко убедиться, если внимательно прочитать инструкции к препаратам, которые в наше время доступны на просторах интернета. Несмотря на то, что многие источники уверяют в том, что те или иные препараты применять можно, лучше убедиться в этом самостоятельно.
В этом можно легко убедиться, если внимательно прочитать инструкции к препаратам, которые в наше время доступны на просторах интернета. Несмотря на то, что многие источники уверяют в том, что те или иные препараты применять можно, лучше убедиться в этом самостоятельно.

 В таких случаях медикаментозное вмешательство может и не потребоваться. Но в остальных ситуациях необходимо проводить соответствующее лечение. Возникающий систематически кашель может вызвать кислородное голодание плода, и спровоцировать развитие патологий.
В таких случаях медикаментозное вмешательство может и не потребоваться. Но в остальных ситуациях необходимо проводить соответствующее лечение. Возникающий систематически кашель может вызвать кислородное голодание плода, и спровоцировать развитие патологий.

 Так, например, может быть предписан сироп Геделикс при кашле у беременных.
Так, например, может быть предписан сироп Геделикс при кашле у беременных.
 Активные компоненты, входящие в состав применяемого средства, оказывают благотворное воздействие путем проникновения через ткани кожных покровов.
Активные компоненты, входящие в состав применяемого средства, оказывают благотворное воздействие путем проникновения через ткани кожных покровов. Например, если беременная страдает от аллергии. Многие лекарственные средства в определенные периоды вынашивания плода противопоказаны. Хорошо, что есть народная медицина, которая может значительно облегчить состояние будущей мамочки. Главное знать, что и когда принимать.
Например, если беременная страдает от аллергии. Многие лекарственные средства в определенные периоды вынашивания плода противопоказаны. Хорошо, что есть народная медицина, которая может значительно облегчить состояние будущей мамочки. Главное знать, что и когда принимать.

 Необходимо взять по 1 ст.л. каждой из трав, тщательно их перемешать и заваривать по столовой ложке полученной смеси в стакане кипятка.
Необходимо взять по 1 ст.л. каждой из трав, тщательно их перемешать и заваривать по столовой ложке полученной смеси в стакане кипятка. Первоначально функция кашлевой реакции защитная – вывести с мокротой болезнетворные микроорганизмы.
Первоначально функция кашлевой реакции защитная – вывести с мокротой болезнетворные микроорганизмы.
 Кроме того, воздух должен быть чистым, для чего надо регулярно делать влажную уборку и использовать очистители воздуха.
Кроме того, воздух должен быть чистым, для чего надо регулярно делать влажную уборку и использовать очистители воздуха. Необходимо помнить, что горячим паром можно обжечь верхние дыхательные пути, поэтому и картошке, и травяным отварам следует дать немного остыть, и лишь затем приступать к процедуре. При повышенной температуре тела горячие ингаляции запрещены, возможно применение холодных ингаляций, ароматерапии (при отсутствии аллергии на эфирные масла).
Необходимо помнить, что горячим паром можно обжечь верхние дыхательные пути, поэтому и картошке, и травяным отварам следует дать немного остыть, и лишь затем приступать к процедуре. При повышенной температуре тела горячие ингаляции запрещены, возможно применение холодных ингаляций, ароматерапии (при отсутствии аллергии на эфирные масла).


 [/vc_column_text][/vc_column][vc_column][vc_empty_space][vc_single_image image=»2006″ img_size=»full» alignment=»center»][/vc_column][/vc_row][vc_row][vc_column][vc_column_text]
[/vc_column_text][/vc_column][vc_column][vc_empty_space][vc_single_image image=»2006″ img_size=»full» alignment=»center»][/vc_column][/vc_row][vc_row][vc_column][vc_column_text]

 Это уже очень опасное состояние, при котором своевременное обращение к врачу может спасти пациенту не только здоровье, но и жизнь.
Это уже очень опасное состояние, при котором своевременное обращение к врачу может спасти пациенту не только здоровье, но и жизнь.
 Но чтобы не злоупотрелять лекарствами, самый эффективный способ — избегать контактов со «своими» аллергенами.
Но чтобы не злоупотрелять лекарствами, самый эффективный способ — избегать контактов со «своими» аллергенами.

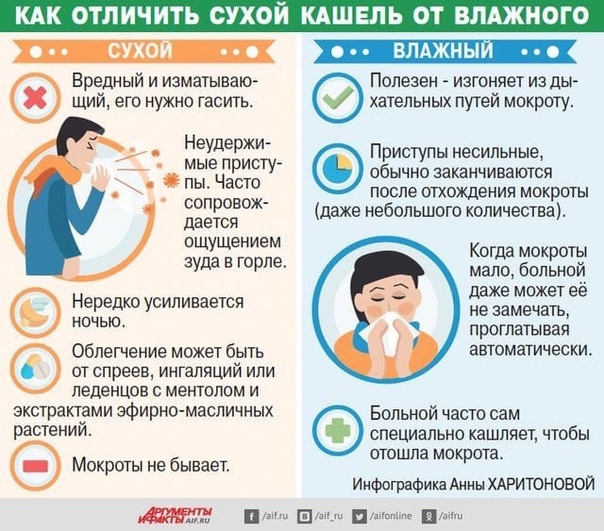 Ингаляции делают разными способами, например, дышать горячим паром над кастрюлей с водой, накрыв при этом голову полотенцем или пеленкой.
Ингаляции делают разными способами, например, дышать горячим паром над кастрюлей с водой, накрыв при этом голову полотенцем или пеленкой. Они отличаются от сиропов более продолжительным и сильным действием.
Они отличаются от сиропов более продолжительным и сильным действием.
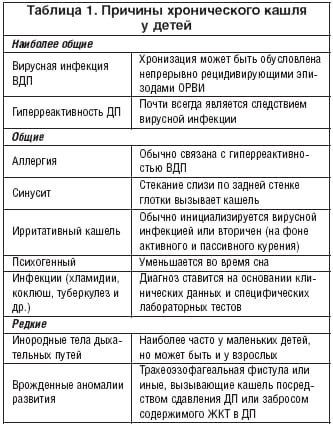 л.
л. 1 л минеральной газированной воды вводят в 1 л теплого молока. Принимают средство в течение дня по 200 мл.
1 л минеральной газированной воды вводят в 1 л теплого молока. Принимают средство в течение дня по 200 мл.


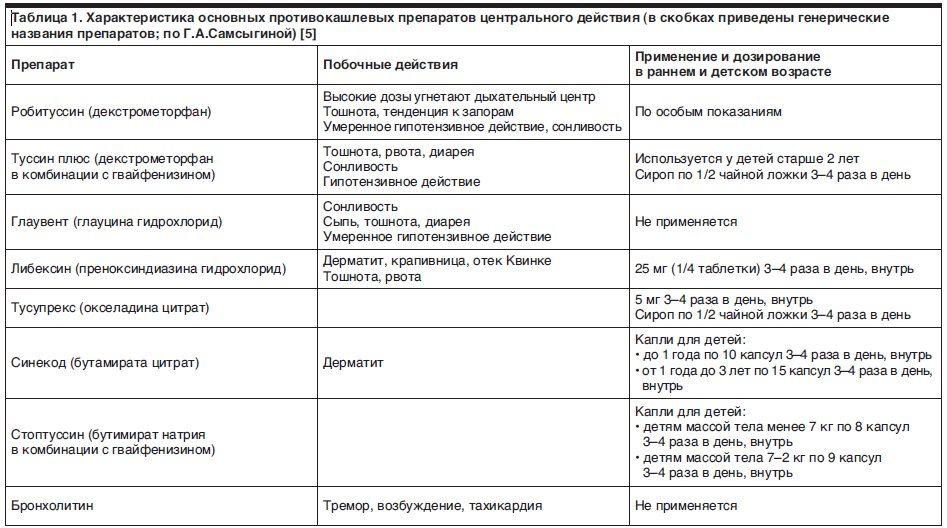
 Он воздействует на кашлевой центр в вашем мозгу, чтобы контролировать кашель, поэтому он может предложить до 12 часов облегчения от кашля независимо от причины.
Он воздействует на кашлевой центр в вашем мозгу, чтобы контролировать кашель, поэтому он может предложить до 12 часов облегчения от кашля независимо от причины.
 При вдыхании метахолин вызывает спазм и сужение дыхательных путей у всех, даже у не астматиков.Однако это указывает на астму, если вызывает симптомы при низкой дозе. Во время этого теста вы вдыхаете увеличивающееся количество аэрозольного тумана метахолина до и после спирометрии. Тест на метахолин считается положительным — это означает наличие астмы — если функция легких снижается как минимум на 20%. В конце теста всегда назначают бронходилататор (препарат, открывающий дыхательные пути), чтобы обратить действие метахолина.
При вдыхании метахолин вызывает спазм и сужение дыхательных путей у всех, даже у не астматиков.Однако это указывает на астму, если вызывает симптомы при низкой дозе. Во время этого теста вы вдыхаете увеличивающееся количество аэрозольного тумана метахолина до и после спирометрии. Тест на метахолин считается положительным — это означает наличие астмы — если функция легких снижается как минимум на 20%. В конце теста всегда назначают бронходилататор (препарат, открывающий дыхательные пути), чтобы обратить действие метахолина.



