Пневмония у ребенка — симптомы, лечение, причины
Пневмония среди всей легочной патологии у детей раннего возраста составляет почти 80%. Даже с учетом внедрения прогрессирующих технологий в медицине — открытием антибиотиков, усовершенствованными методами диагностики и лечения — до сих пор это заболевание входит в десятку самых частых причин смерти. По статистическим данным в различных регионах нашей страны заболеваемость пневмонией у детей составляет 0,4- 1,7%.
Содержание:
Когда и почему может возникнуть пневмония у ребенка?
Легкие в организме человека выполняют несколько важнейших функций. Основная функция легких – это газообмен между альвеолами и каппилярами, которые их окутывают.
Проще говоря, кислород из воздуха в альвеоле транспортируется в кровь, а из крови углекислый газ попадает в альвеолу.
Также они регулируют температуру тела, регулируют свертываемость крови, являются одним из фильтров в организме, способствуют очищению, выводу токсинов, продуктов распада, возникающих при различных травмах, инфекционных воспалительных процессах.
Вот почему очень часто после перенесенных или на фоне травм или отравлений у ребенка возникает пневмония.
Чаще всего возбудителем заболевания являются болезнетворные бактерии — пневмококки, стрептококки и стафилококки, а также в последнее время регистрируются случаи развития воспаления легких от таких возбудителей, как патогенные грибы, легионелла (обычно после пребывания в аэропортах с искусственной вентиляцией), микоплазма, хламидии, которые не редко бывают смешанными, ассоциированными.
Пневмония у ребенка, как самостоятельное заболевание, которое возникает после серьезного, сильного, длительного переохлаждения, бывает крайне редко, поскольку родители стараются не допускать таких ситуаций.
Как правило, у большинства детей воспаление легких возникает не как первичное заболевание, а как осложнение после ОРВИ или гриппа, реже других болезней.
Почему это происходит?
Многие из нас полагают, что острые вирусные респираторные заболевания в последние десятилетия стали более агрессивными, опасными своими осложнениями. Возможно, это связано с тем, что и вирусы, и инфекции стали более устойчивыми к антибиотикам и противовирусным препаратам, поэтому так тяжело протекают они у детей и вызывают осложнения.
Одним из факторов повышения заболеваемости пневмонией у детей в последние годы стало общее слабое здоровье у подрастающего поколения — сколько детей на сегодняшний день рождается с врожденными патологиями, пороками развития, поражениями ЦНС.
Особенно тяжелое течение пневмонии бывает у недоношенных или новорожденных малышей, когда заболевание развивается на фоне внутриутробной инфекции при недостаточно сформированной, не зрелой дыхательной системе.
При врожденных пневмониях не редко возбудителями являются вирус простого герпеса, цитомегаловирус, микоплазмы, а при инфицировании при родах — хламидии, стрептококки группы В, условно патогенные грибы, кишечная палочка, клебсиеллы, анаэробная флора, при заражении госпитальными инфекциями, пневмония начинается на 6 день или через 2 недели после рождения.
Естественно, что пневмония чаще всего бывает в холодное время, когда и так организм подвергается сезонной перестройке с тепла на холод и наоборот, возникают перегрузки для иммунитета, в это время ощущается недостаток естественных витаминов в продуктах, перепады температур, сырая, морозная, ветреная погода способствуют переохлаждению детей и их инфицированию.
К тому же, если ребенок страдает какими-либо хроническими заболеваниями — тонзиллитом, аденоиды у детей, синуситом, дистрофией, рахитом (см. рахит у грудничка), сердечно- сосудистым заболеванием, любые тяжелые хронические патологии, такие как врожденные поражения центральной нервной системы, пороки развития, иммунодефицитные состояния — значительно повышают риск развития пневмонии, отягощают ее течение.
Тяжесть заболевания зависят от:
- Обширности процесса (очаговая, очагово-сливная, сегментраная, долевая, интерстициальная пневмония).
- Возраста ребенка, чем младше малыш, тем уже и тоньше дыхательные пути, тем менее интенсивный газообмен в организме ребенка и тяжелее течение пневмонии.

- Места, где и по какой причине возникла пневмония:
— внебольничная: чаще всего имеют более легкое течение
— госпитальная: более тяжелое, поскольку воз.можно заражение бактериями, устойчивым к антибиотикам
— аспирационная: при попадании в дыхательные пути инородных предметов, смеси или молока.
Важнейшую роль при этом играет общее состояния здоровья ребенка, то есть его иммунитет.
Неправильное лечение гриппа и ОРВИ может привести к пневмонии у ребенка
Когда ребенок заболел обычной простудой, ОРВИ, гриппом — воспалительный процесс локализуется только в носоглотке, трахее и гортани.
При слабом иммунном ответе, а также если, возбудитель весьма активный и агрессивный, а лечение у ребенка проводится неправильно, процесс размножения бактерий опускается с верхних дыхательных путей на бронхи, тогда может возникнуть бронхит. Далее, воспаление может затрагивать и легочные ткани, вызывая пневмонию.
Что происходит в организме ребенка при вирусном заболевании?
У большинства взрослых и детей в носоглотке всегда присутствуют различные условно-патогенные микроорганизмы — стрептококки, стафилококки, не причиняя вреда для здоровья, поскольку местный иммунитет сдерживает их рост.
Однако, любое острое респираторное заболевание приводит к активному их размножению и при правильном действии родителей во время болезни ребенка, иммунитет не допускает их интенсивного роста.
Что не следует предпринимать во время ОРВИ у ребенка, чтобы не возникли осложнения:
Нельзя использовать противокашлевые средства.
Кашель — это естественный рефлекс, помогающий организму очистить трахею, бронхи и легкие от слизи, бактерий, токсинов. Если для лечения ребенка, с целью снижения интенсивности сухого кашля, использовать противокашлевые средства, влияющие на кашлевой центр в головном мозге, такие как Стоптусин, Бронхолитин, Либексин, Пакселадин, то может произойти скопление мокроты и бактерий в нижних дыхательных путях, что в конечном счете приводит к воспалению легких.
Нельзя проводить никакой профилактической терапии антибиотиками при простуде, при вирусной инфекции .
Против вируса антибиотики бессильны, а с условно-патогенными бактериями должен справиться иммунитет, и только при возникновении осложнений по назначению врача показано их использование.
То же касается использования различных назальных сосудосуживающих средств, их применение способствует более скорому проникновению вируса в нижние дыхательные пути, поэтому Галазолин, Нафтизин, Санорин использовать при вирусной инфекции не безопасно.
Обильное питье — одним из самых эффективных методов снятия интоксикации, разжижения мокроты и быстрого очищения дыхательных путей служит обильное питье, даже если ребенок отказывается пить, родителям стоит быть весьма настойчивыми.
Если не настаивать на том, чтобы ребенок выпивал достаточно большого количества жидкости, к тому же в комнате будет сухой воздух — это будет способствовать высушиванию слизистой, что может привести к более длительному течению заболевания или осложнению — бронхиту или пневмонии.
Постоянное проветривание, отсутствие ковров и ковровых покрытий, ежедневная влажная уборка комнаты, в которой находится ребенок, увлажнение и очищение воздуха с помощью увлажнителя и воздухоочистителя помогут быстрее справиться с вирусом и не дать развиться пневмонии.
Острый бронхит и бронхиолит — отличия от пневмонии
При ОРВИ обычно следующие симптомы:
- Высокая температура в первые 2-3 дня заболевания (см. жаропонижающие средства для детей)
- Головная боль, озноб, интоксикация, слабость
- Катар верхних дыхательных путей, насморк, кашель, чиханье, боль в горле (бывает не всегда).
При остром бронхите на фоне орви, могут быть следующие симптомы:
- Незначительное повышение температуры тела, обычно до 38С.
- Сначала кашель сухой, затем он становиться влажным, одышки нет, в отличие от воспаления легких.
- Дыхание становится жестким, с обеих сторон возникают разнокалиберные рассеянные хрипы, которые изменяются или исчезают после кашля.
- На рентгенограмме определяется усиление легочного рисунка, структурность корней легких снижается.

- Локальные изменения в легких отсутствуют.
Бронхиолит бывает чаще всего у детей до года:
- Отличие бронхиолита от пневмонии можно определить только при рентгенологическом обследовании, на основании отсутствия локальных изменений в легких. По клинической картине острые симптомы интоксикации и нарастание дыхательной недостаточности, появление одышки — очень напоминают пневмонию.
- При бронхиолите дыхание у ребенка ослаблено, одышка с участием вспомогательной мускулатуры, носогубный треугольник становиться синеватого оттенка, возможен общий цианоз, выраженная легочно-сердечная недостаточность. При прослушивании определяется коробочный звук, масса рассеянных мелкопузырчатых хрипов.
Признаки пневмонии у ребенка
При высокой активности возбудителя инфекции, или при слабом иммунном ответе организма на него, когда даже самые эффективные профилактические лечебные мероприятия не купируют воспалительный процесс и состояние ребенка ухудшается, родители могут по некоторым симптомам догадаться, что ребенок нуждается в более серьезном лечении и срочном осмотре врача.
При этом, ни в коем случае не стоит начинать лечение каким-либо народным методом. Если это действительно пневмония, это не только не поможет, но может ухудшиться состояние и будет упущено время для адекватного обследования и лечения.
Симптомы пневмонии у ребенка 2 — 3 лет и старше
Как определить внимательным родителям при простудном или вирусном заболевании, что стоит срочно вызвать врача и заподозрить пневмонию у ребенка?
Симптомы, которые требуют проведения рентгенологической диагностики:
- После орви, гриппа в течение 3-5 дней нет улучшения состояния или после незначительного улучшения снова появляется скачек температуры и усиление интоксикации, кашля.
- Отсутствие аппетита, вялость ребенка, нарушение сна, капризность сохраняются в течении недели после начала болезни.
- Главным симптомом болезни остается сильный кашель.
- Температура тела не высокая, но у ребенка одышка. При этом количество вдохов в минуту у ребенка увеличивается, норма вдохов в минуту у детей в возрасте 1-3 лет 25-30 вдохов, у детей 4-6 лет — норма 25 вдохов в минуту, если ребенок находится в расслабленном спокойном состоянии.
 При пневмонии количество вдохов становится больше этих цифр.
При пневмонии количество вдохов становится больше этих цифр. - При прочих симптомах вирусной инфекции — кашле, температуре, насморке наблюдается выраженная бледность кожных покровов.
- Если температура высокая держится более 4 дней и при этом не эффективны жаропонижающие средства, такие как Парацетамол, Эффералган, Панадол, Тайленол.
Симптомы пневмонии у грудных детей, ребенка до года
Начало заболевания мама может заметить по изменению поведения малыша. Если ребенок постоянно хочет спать, становиться вялым, апатичным или наоборот, много капризничает, плачет, отказывается от еды, при этом может незначительно повышаться температура — маме следует срочно обратиться к педиатру.
Температура тела
На первом году жизни пневмония у ребенка, симптомом которой принято считать высокую, не сбиваемую температуру, отличается тем, что в этом возрасте она бывает не высокой, не достигает 37,5 или даже 37,1-37,3.
При этом температура не является показателем тяжести состояния.
Первые симптомы пневмонии у грудного ребенка
Это беспричинное беспокойство, вялость, снижение аппетита, малыш отказывается от груди, сон становится беспокойным, коротким, появляется жидкий стул, может быть рвота или срыгивания, насморк и приступообразный кашель, усиливающийся во время плача или кормления ребенка.
Дыхание ребенка
Боль в грудной клетке при дыхании и кашле.
Мокрота — при влажном кашле выделяется гнойная или слизисто-гнойная мокрота (желтого или зеленого цвета).
Одышка или увеличение числа дыхательных движений у маленьких детей — яркий признак пневмонии у ребенка. Одышка у грудничков может сопровождаться киванием головы в такт дыхания, а также малыш раздувает щеки и вытягивает губы, иногда появляются пенистые выделения изо рта и носа.
Симптомом воспаления легких считается превышение нормы количества вдохов в минуту:
- У детей до 2 месяцев — норма до 50 вдохов в минуту, свыше 60 считается высокой частотой.

- У детей после 2 месяцев до года норма 25 -40 вдохов, если 50 и более, то это превышение нормы.
- У детишек старше одного года количество вдохов более 40 считается одышкой.
Изменяется рельеф кожи при дыхании
Внимательные родители также могут заметить втяжение кожи при дыхании, чаще с одной стороны больного легкого.
Чтобы это заметить, следует раздеть малыша и понаблюдать за кожей между ребрами, она втягивается при дыхании. При обширных поражениях может быть отставание одной стороны легкого при глубоком дыхании.
Иногда можно заметить периодические остановки дыхания, нарушение ритма, глубины, частоты дыхания и стремление ребенка лежать на одном боку.
Цианоз носогубного треугольника
Это важнейший симптом пневмонии, когда появляется посинение кожи между губами и носиком малыша. Особенно этот признак ярко выражен, когда ребенок сосет грудь.
При сильной дыхательной недостаточности небольшое посинение может быть не только на лице, но и на теле.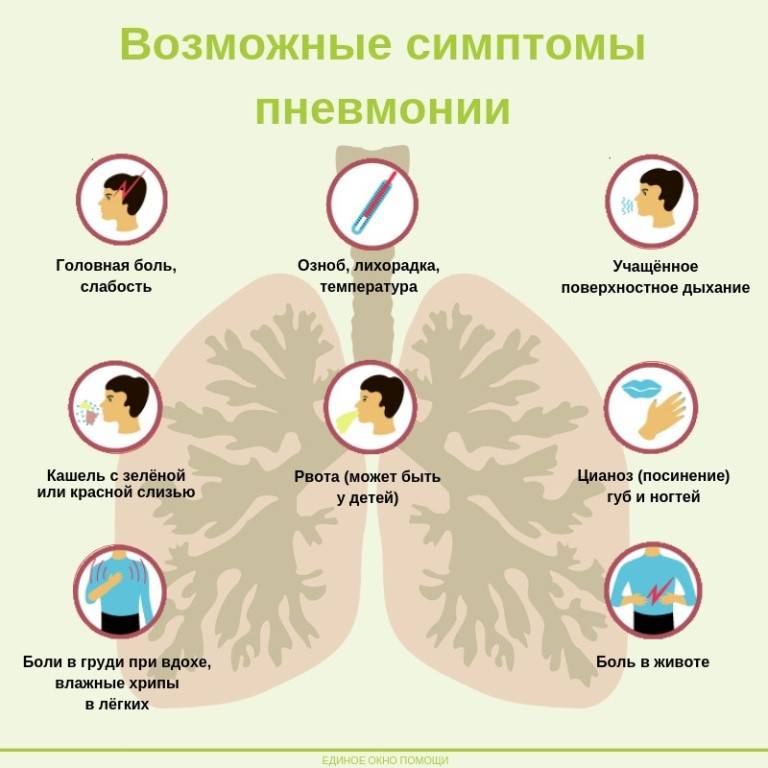
Хламидийная, микоплазменная пневмония у ребенка
Среди пневмоний, возбудителями которых являются не банальные бактерии, а различные атипичные представители выделяют микоплазменную и хламидийную пневмонию.
У детей симптомы таких воспалений легких несколько отличаются от протекания обычной пневмонии. Иногда они характеризуются скрытым вялотекущим течением.
Признаки атипичной пневмонии у ребенка могут быть следующими:
- Начало заболевания характеризуется резким подъемом температуры тела до 39,5С, затем формируется стойкая субфебрильная температура -37,2-37,5 или даже происходит нормализация температуры.
- Также возможно начало заболевания с обычных признаков ОРВИ — чиханье, першение в горле, сильный насморк.
- Упорный сухой изнуряющий кашель, одышка же может быть не постоянной. Такой кашель обычно бывает при остром бронхите, а не пневмонии, что усложняет установление диагноза.
- При прослушивании врачу чаще всего представляются скудные данные: редкие разнокалиберные хрипы, легочный перкуторный звук.
 Поэтому по характеру хрипов врачу тяжело определить атипичную пневмонию, поскольку нет традиционных признаков, что значительно усложняет диагностику.
Поэтому по характеру хрипов врачу тяжело определить атипичную пневмонию, поскольку нет традиционных признаков, что значительно усложняет диагностику. - В анализ крови при атипичной пневмонии может не быть значительных изменений. Но обычно отмечается увеличенная СОЭ, нейтрофильный лейкоцитоз, сочетание с анемией, лейкопенией, эозинофилией.
- На рентгене грудной клетки выявляется выраженное усиление легочного рисунка, неоднородная очаговая инфильтрация легочных полей.
- И хламидии, и микоплазмы имеют особенность длительно существовать в эпителиальных клетках бронхов и легких, поэтому чаще всего пневмония носит затяжной рецидивирующий характер.
- Лечение атипичной пневмонии у ребенка осуществляется макролидами (азитромицин, джозамицин, кларитромицин), поскольку возбудители к ним наиболее чувствительность (к тетрациклинам и фторхинолонам тоже, но они детям противопоказаны).
Показания к госпитализации
Решение о том, где производить лечение ребенка с пневмонией — в стационаре или дома, принимает врач, при этом он учитывает несколько факторов:
Тяжесть состояния и наличие осложнений — дыхательной недостаточности, плеврита, острые нарушения сознания, сердечная недостаточность, падения АД, абсцесс легкого, эмпиема плевры, инфекционно-токсический шок, сепсис.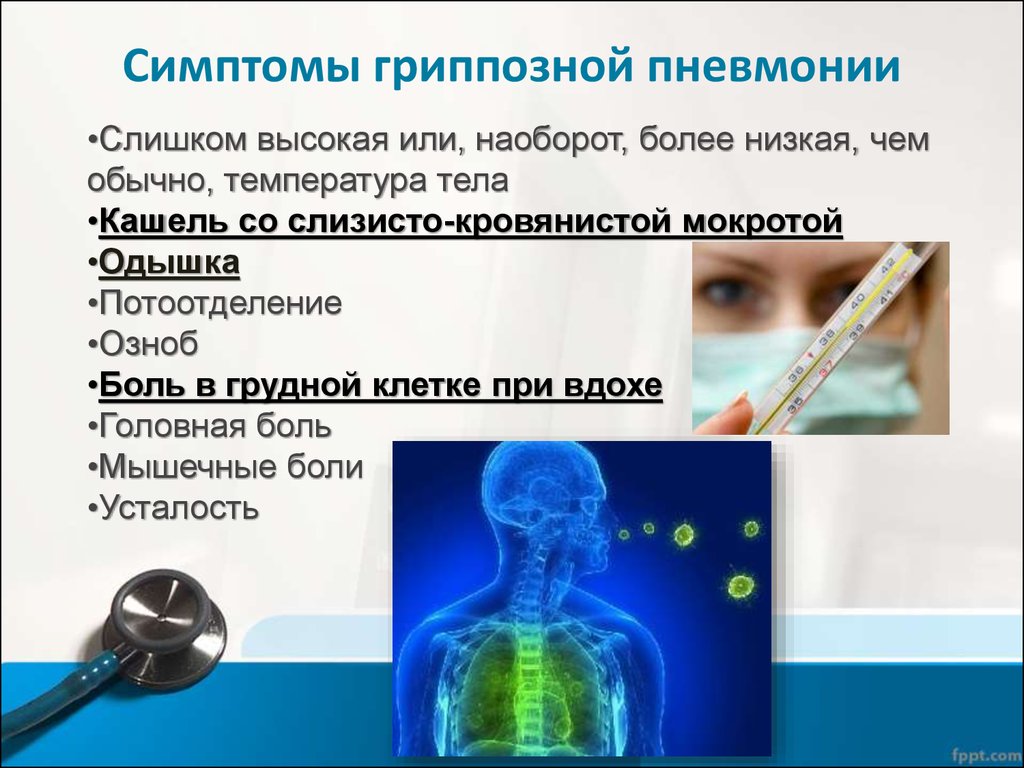
Поражение нескольких долей легкого. Лечение очаговой пневмонии у ребенка в домашних условиях вполне возможно, но при крупозной пневмонии лечение лучше производить в условиях стационара.
Социальные показания – плохие бытовые условия, невозможность выполнения ухода и предписаний врача.
Возраст ребенка — если заболел грудной ребенок, это является основанием для госпитализации, поскольку пневмония у грудничка представляет серьезную угрозу для жизни. Если развилась пневмония у ребенка до 3 лет, лечение зависит от тяжести состояния и чаще всего врачи настаивают на госпитализации. Детям постарше возможно проводить лечение дома при условии, что пневмония не тяжелого характера.
Общее состояние здоровья — при наличии хронических заболеваний, ослабленном общем здоровье ребенка, вне зависимости от возраста, врач может настаивать на госпитализации.
Лечение пневмонии у ребенка
Основу терапии воспаления легких составляют антибиотики. Во времена, когда в арсенале врачей не было антибиотиков при бронхите и воспалении легких, очень частой причиной смерти взрослых и детей была пневмония, поэтому ни в коем случае нельзя отказываться от их применения, никакие народные средства при воспалении легких не эффективны.
Во времена, когда в арсенале врачей не было антибиотиков при бронхите и воспалении легких, очень частой причиной смерти взрослых и детей была пневмония, поэтому ни в коем случае нельзя отказываться от их применения, никакие народные средства при воспалении легких не эффективны.
От родителей требуется четко выполнять все рекомендации врача, осуществление правильного ухода за ребенком, соблюдение питьевого режима, питания:
Прием антибиотиков обязательно следует осуществлять строго по времени, если назначен прием препарата 2 раза в день, это значит, что между приемами следует перерыв в 12 часов, если 3 раза в день, то перерыв 8 часов. Назначаются антибиотики — пенициллины, цефалоспорины 7 дней, макролиды (азитромицин, джозамицин, кларитромицин) — 5 дней. Эффективность препарата оценивается в течение 72 часов — улучшение аппетита, снижение температуры, одышки.
Жаропонижающие средства применяются если температура выше 39С, у грудных детей выше 38С. Сначала лечения антибиотиками жаропонижающие не назначаются, поскольку затрудняется оценка эффективности терапии. Следует помнить, что во время высокой температуры в организме вырабатывается максимальное количество антител против возбудителя болезни, поэтому если ребенок может переносить температуру 38С, лучше ее не сбивать. Так организм быстрее справиться с микробом, вызвавшем воспаление легких у малыша. Если у ребенка был хоть один эпизод фебрильных судорог, температуру следует сбивать уже при 37,5С.
Питание ребенка при пневмонии — отсутствие аппетита у детей во время болезни считается естественным и отказ ребенка от приема пищи объясняется повышенной нагрузкой на печень при борьбе с инфекцией, поэтому насильно кормить ребенка нельзя. По-возможности следует готовить для больного легкую пищу, исключить любые готовые химизированные продукты, жареные и жирные, стараться кормить ребенка простой, легкоусвояемой пищей — каши, супчики на слабом бульоне, паровые котлеты из нежирного мяса, отварной картофель, различные овощи, фрукты.
Оральная гидратация — в воду, натуральные свежевыжатые разбавленные соки — морковный, яблочный, слабозаваренный чай с малиной, настой шиповника добавляется водно-электролитные растворы (Регидрон и пр).
Проветривание, ежедневная влажная уборка, использование увлажнителей воздуха — облегчают состояние малыша, а любовь и забота родителей творит чудеса.
Никакие общеукрепляющие (синтетические витамины), антигистаминные, иммуномодулирующие средства не применяются, поскольку часто приводят к побочным эффектам и не улучшают течение и исход пневмонии.
Прием антибиотиков при пневмонии у ребенка (неосложненная) обычно не превышает 7 дней (макролиды 5 дней), и если соблюдать постельный режим, выполнять все рекомендации врача, при отсутствии осложнений, ребенок быстро выздоравливает, но в течение месяца еще будут наблюдаться остаточные явления в виде кашля, незначительной слабости.
При атипичной пневмонии лечение может затянуться. П
ри лечении антибиотиками в организме нарушается микрофлора кишечника, поэтому врач назначает пробиотики — РиоФлора Иммуно, Аципол, Бифиформ, Бифидумбактерин, Нормобакт, Лактобактерин.
Для вывода токсинов после окончания терапии врач может назначить сорбенты, такие как Полисорб, Энтеросгель, Фильтрум.
При эффективности лечения на общий режим и прогулки можно переводить ребенка с 6-10-го дня болезни, закаливание возобновлять через 2-3 недели.
При нетяжелом течении пневмонии большие физические нагрузки (спорт) разрешены спустя 6 недель, при осложненной спустя 12 недель.
Источник: http://zdravotvet.ru/
Как лечить сухой или влажный кашель после пневмонии у ребенка и взрослого
Кашель после пневмонии свидетельствует о неполном разрешении воспалительного процесса в легочной ткани. Он появляется также при наличии хронических заболеваний верхних дыхательных путей (бронхит, бронхоэктазы). В такой ситуации человек ощущает сухой кашель по утрам.
При бронхиальной астме развивается аллергическое сужение дыхательных путей. У детей изменение легочной паренхимы при заболевании сопровождается сухими кашлевыми толчками, которые могут привести даже к гибели человека. Астма у ребенка сопровождается формированием хронических болезней дыхательного тракта и легких, что сложно лечить. Подробнее о том, как вылечить кашель после пневмонии, рассмотрим в статье ниже.
Кашель, как остаточное явление после воспаления легких
Кашлевые толчки после излечения воспалительного процесса в легких могут свидетельствовать о неполном разрешении болезни. Отсутствие инфильтративных теней на рентгенограмме не означает полного избавления от патологии. Исчезновение воспаления альвеол не исключает воспалительные очаги в бронхах.
Чтобы их лечить, можно использовать отхаркивающие сиропы:
При хронических болезнях у детей педиатры назначают препараты, блокирующие кашлевой центр головного мозга. При использовании «Глауцина», «Бетадина» у ребенка могут появиться побочные реакции и дыхательная недостаточность. Данные лекарства должны назначаться врачом.
Если после перенесенного лечения воспаления легких у ребенка сохраняется усиленная частота дыхания (более 30 в минуту), целесообразно заниматься дыхательной гимнастикой. Возможно, в бронхах малыша сохраняется небольшой воспалительный очаг. Чтобы его нейтрализовать, достаточно изучить дыхательную гимнастику и применять ее в течение 1-2 недель. Вместе с ним делайте массаж, принимайте витамин С.
Воспалительные изменения легочных альвеол предполагают применение антибиотиков. Вследствие этого нельзя исключить, что сухой кашель после пневмонии может быть последствием использования данных фармацевтических средств. В такой ситуации следует ожидать нормализации здоровья у ребенка через 1-2 недели после отмены лекарства.
Причины осложнений у детей
Кашель после воспаления легких у ребенка может возникать на фоне того, что воспалительные изменения в альвеолах исчезли, но сохраняются небольшие воспалительные фокусы в бронхиальной ткани. Они не видны при выполнении рентгенографии органов грудной клетки в прямой и боковой проекциях.
Второй вариант – вирусное поражение клеток. Несмотря на то, что организм ребенка хорошо восстанавливается, при вирусном поражении легочной ткани возникает сильное её повреждение. Она не может регенерировать в течение средних сроков протекания пневмонии – 10-14 дней. Следует ожидать, что сухой кашель в такой ситуации будет продолжаться еще 2 недели. Если он сохраняется после этого срока, следует обратиться к врачу.
Не у всех детей наблюдается остаточный кашель. Если у ребенка сильная иммунная система, родители закаливают его с раннего возраста, возможно, что пневмония будет излечена без последствий за 10 дней.
Если у малыша прослеживаются частые простудные заболевания в течении года, вероятно отклонение воспаления легких от классического течения.
Сколько кашляют после пневмонии
У взрослых кашель после излечения основного воспалительного процесса длится дольше. Если существуют хронические болезни, остаточный эффект может наблюдаться несколько лет.
Даже если проводится квалифицированное лечение хронического бронхита, все сухие кашлевые толчки прослеживаются у человека на протяжении нескольких лет. Активируются хронические заболевания обычно в холодное время года.
У детей максимальный срок, в течение которого можно лечить патологию самостоятельно – 2 недели. Если после истечения срока заболевание не проходит, необходимо снова применять антибиотики.
Оптимально, если у родителей есть возможность взять больному ребенку путевку в санаторий-профилакторий.
У ребенка меньше 2 лет анатомические структуры нестабильны. На этом фоне следует понимать, что откашливание мокроты может наблюдаться еще некоторое время после излечения воспалительного процесса легочной паренхимы. Если мокрота вязкая, дыхательные пути могут не справляться с ее элиминацией – ребенок кашляет. В таком случае необходимо лечение отхаркивающими средствами, но только теми, которые можно применять детям малого возраста.
Терапия остаточной симптоматики
Если кашель не проходит, остаточные явления необходимо лечить. Но применять следует не лекарственные препараты, а физиотерапию и народное лечение. Рекомендации применимы и к взрослым. У детей любые лечебные мероприятия должны проводиться под контролем врача.
Рекомендуем следующие мероприятия:
- Частое проветривание квартиры;
- Ультразвуковое увлажнение;
- Применение иммуностимулирующих чаев и настоев.
Выполнять процедуры необходимо столько, сколько сохраняются остаточные симптомы после перенесенного воспаления легких.
Многие врачи считают осадочный кашель после воспалительных изменений легких вариантом нормы, но если он сильный – рекомендуют отхаркивающие средства и антибиотики.
Советуем лечить патологию не фармацевтическими лекарствами, а народными средствами (не пневмонию, а ее остаточные явления).
Для того, чтобы избавиться от остаточного кашля, следует делать ингаляции. Когда бронхи будут нормально работать, их следует увлажнять. Ежедневные ингаляции позволят восстановить работу ресничек в легких, приведут в порядок слизистые оболочки дыхательного тракта. При этом улучшится выделение мокроты.
Для устранения воспалительных изменений следует добавлять в ингалятор следующие растительные средства:
Когда у ребенка сильный кашель, его можно лечить согревающими компрессами. Для снижения температуры необходимо натирать грудь свиным, козьим, медвежьим, бараньим или барсучьим салом. После этого следует обернуть кожные покровы шерстяным шарфом и шалью.
Когда в доме нет сала, можно применять сухие компрессы или эфирные масла.
У взрослых для лечения постпневмонических изменений применяется молоко, луковый сок, мед, сливочное масло. Напиток облегчает кашель и снимает спазмы. Его можно применять перед сном для прогревания бронхов.
Чтобы предотвратить воспаление легких в будущем, советуем укреплять иммунитет у ребенка. Прием витаминов, полноценное питание и физические нагрузки способны быстро вернуть здоровье к норме. Рацион питания больного каждый день должен включать мясо, кисломолочные продукты.
На страже вашего здоровья всегда должен стоять лук и чеснок. Данные средства содержат большое количество селена, который обладает противовирусным и противобактериальным эффектом.
Таким образом, если у ребенка или взрослого остался остаточный кашель, не следует его бояться. На фоне физиотерапии и народных средств он должен пройти самостоятельно. Если остаточные явления сохранятся в течение 2 недель, необходимо обратиться к врачу. Возможен рецидив воспаления легких.
Почему развивается кашель после пневмонии у ребенка, в чем опасность состояния
Кашель после пневмонии у ребенка относится к числу патологических состояний, требующих регулярной оценки самочувствия пациента. Данное состояние можно отнести к осложнениям основного заболевания или проявлениям длительно текущего воспаления.
Что делать, если у ребёнка кашель после пневмонии?
Кашель после пневмонии у ребёнка является распространённым состоянием. Он может быть связан с наличием нескольких причин, каждая из которых требует проведения диагностики и подбора индивидуального плана лечения.
После того, как ребёнок провёл курс противовоспалительной терапии, необходимо регулярно оценивать самочувствие и при необходимости предпринять попытки устранить данное состояние.
Когда стоит начинать беспокоиться
Кашель после пневмонии у ребёнка может стать поводом для беспокойства. Тщательный осмотр и оценка диагностики самочувствия играют важную роль для предотвращения осложнений.
При наличии данных состояний необходимо обратиться за помощью к специалисту. Среди них выделяют:
- Ухудшение динамики самочувствия с нарастанием интенсивности кашля.
- Появление кашля, который имеет гнойный характер.
- Повышение температуры тела, которая доходит до фебрильных цифр.
Подобные симптомы являются поводом для проведения дополнительной диагностики и тщательного лечения.
Причины кашля после пневмонии
Кашель после пневмонии является распространённым состоянием, с которым сталкиваются пациенты. Возникать он может при наличии любого из возбудителей. Интенсивность его, как правило, резко выражена. На начальных этапах он сухой, в дальнейшем часто переходит во влажный с примесью зеленого оттенка и примесью кровянистых прожилок.
Для того, чтобы интенсивность и характер кашля сменился, требуется провести активную противовоспалительную терапию. По мере снижения степени выраженности воспаления, а также улучшения регенерации тканей кашель становится менее интенсивным. Кроме того, пациенту требуется время для выведения секрета, скопившегося в ткани альвеол и бронхов.
Остаточные явления
Сохранение кашля у детей после того, как они перенесли пневмонию, является достаточно частым проявлением. Данный симптом может быть связан с несколькими причинами.
Среди них выделяют:
- Сохранение небольших очагов воспалительной реакции в бронхиальном дереве. В бронхах патологический процесс может сохраняться более длительное время, поэтому при восстановлении общего самочувствия и улучшении лабораторных показателей, а также рентгенологической картины, небольшие по локализации участки могут провоцировать раздражение в бронхах. Воздействие на слизистую провоцирует появление рефлекторного кашля.
- Длительная регенерация легочной ткани. Наиболее тяжело восстанавливается ткань легких после перенесённой пневмонии, вызванной вирусным агентом. Сухой кашель у пациента продолжается в течение одной или двух недель, после того, как закончен основной курс терапии. Наиболее выраженный кашель сохраняется на фоне общего снижения иммунной системы и затяжного течения пневмонии. Если клиническая картина не улучшается, а ребёнок у кашля сохраняется и беспокоит продолжительное время, необходимо исключить развитие рецидива.
- Недостаточное формирование легочных структур. У детей в возрасте до двух лет легочная система характеризуется недостаточно полноценным формированием тканей. Для того, чтобы предотвратить переход заболевания в хроническую форму течения, а также исключить осложнения необходимо включить в план лечения не только комбинацию лекарственных средств, но и проведение массажа, а также физиотерапевтических процедур, направленных на максимальное восстановление ткани. Большое значение в терапии играют средства с отхаркивающим механизмом действия, которые препятствуют скоплению мокроты в легких.
- Неполное устранение очага воспалительной реакции. Сохранение кашля может быть вызвано отсутствием эффекта от проводимой терапии, а также поздним обращением за помощью. Переход заболевания в хроническую форму течения. При распространении воспаления на соседние отделы, в том числе и ткань бронхов может наступать затяжное течение.
Для того, чтобы оценить остаточные явления и выбрать наиболее подходящую тактику, необходимо контролировать такие характеристики, как:
- Длительность сохранения после проведения полного курса лечения.
- Тип звука. Кашель может быть звонким или сопровождаться появлением хрипов с различной степенью выраженности.
- Силу рефлекса. В некоторых случаях пациенту достаточно совершить одно откашливание для того, чтобы улучшить самочувствие, или же пациент испытывает постоянный кашель изматывающего характера.
- Присутствие мокроты с определением ее типа. Это может гнойная или слизистая мокрота, а также с примесью кровяных прожилок.
- Условия и время его развития. Кашель может появляться в утренние или вечерние часы, но в некоторых случаях он беспокоит пациента постоянно.
- Выявление связи с временем года.
Осложнения
Развитие осложнений, вызванных недостаточным эффектом от проводимой терапии, а также наличием резистентности к проводимой терапии с возможным появлением хронических очагов воспаления. Данные состояния у детей встречаются достаточно редко.
К наиболее распространённым осложнениям, вызванным появлением кашля после пневмонии, выделяют:
- Бессонницу. Кашель приводит к регулярным ночным просыпаниям, а также плохому засыпанию. Пациент испытывает недомогание, постоянную слабость, а также повышенную утомляемость.
- Рвоту, которая является рефлекторным механизмом при неукротимом кашле.
- Развитие мочеиспускания или дефекации, не приносящей облегчения.
- Тазовую или брюшную грыжу.
- Пневмоторакс.
Для предотвращения развития осложнений необходимо своевременно подобрать терапию и оценивать динамику самочувствия с возможной сменой лечения.
Принципы лечения
Терапия кашля после пневмонии проводится при комбинации нескольких методов лечения.
Муколитический препарат, способствующий разжижению мокроты за счет повышения моторной функции в респираторном тракте. Усиление двигательной активности реснитчатого эпителия улучшает транспорт патогенной флоры. Средство участвует в усилении секреции сурфактанта.
Муколитическое воздействие приводит к улучшению процесса отхождения мокроты, а также улучшению ее реологических свойств. Оказание антиоксидантного эффекта снижает выраженность интоксикации.
Секретолитический эффект достигается за счет стимуляции секреции бронхиальных желез и повышения активности мерцательного эпителия.
Противокашлевое и бронхолитическое действие обусловлено подавлением кашлевого центра без угнетения дыхания, а также расширением бронхов со стимуляцией дыхания.
Бромгексин, входящий в состав, способствует увеличению серозного компонента в секрете бронхов, а также стимулирует работу реснитчатого эпителия.
Применение ингаляций после пневмонии может проводиться с целью дополнительного восстановления очагов воспаления. Лекарственные средства, поступающие при ингаляциях минуют пищеварительный тракт и в большем количестве доставляются в бронхолегочную систему. Кроме того, ингаляции можно использовать с народными средствами. После пневмонии они не только ускоряют процесс выздоровления, но и предотвращают переход в хроническое течение.
Современные ингаляции, проводимые с помощью небулайзеров, снижают выраженность побочных реакций. Их разрешено использовать при наличии температуры, так как пар не подвергается нагреванию.
Из групп лекарственных средств, применяемых для ингаляций, выделяют:
- Препараты, обладающие муколитическим и отхаркивающим действием.
- Бронходилятаторы.
- Местные антисептики.
Помимо лекарственных средств применяют эфирные масла, отвар ромашки или физиологический раствор.
Физиотерапия, массаж и ЛФК
Применение физиотерапевтических методов возможно только по мере стихание признаков воспалительной реакции. При их назначении наблюдается десенсибилизация, устранение воспаления и уничтожение патогенной флоры. Сочетание с лекарственными средствами приводит к усилению действия лекарств. К основным методам физиотерапевтического воздействия относят электрофорез или грязевые процедуры.
Постурадьный массаж относится к способам немедикаментозного воздействия на воспаление. Мокрота легче отходит, облегчается откашливание и усиливаются процессы кровообращения.
Лечебная физкультура предотвращает развитие застойных явлений с ростом патогенной флоры.
Народная медицина
Применение народных методов для лечения кашля после пневмонии проводится в комплексе с другими методами. Из-за высокой вероятности развития аллергии их применение показано только после консультации со специалистом.
К наиболее эффективным рецептам относят:
- Приём отвара из лекарственных трав. Наиболее эффективными являются корни мать—и—мачехи, плоды шиповника, а также солодка и калина. Рекомендуется добавлять мёд для улучшения вкусовых качеств, а также дополнительного лечебного эффекта. Отвары, употребляемые ежедневно, снижают выраженность интоксикации и насыщают организм витаминами.
- Лук и чеснок, которые очищаются и смешиваются в пропорциях 3 к 1. Данные продукты питания необходимо не только включать в ежедневный рацион, но и использовать в качестве ингаляций. Эфирные масла, находящиеся в воздухе после раскладывания в помещении разрезанного лука или чеснока, благоприятно воздействуют на бронхолегочную систему, способствуют укреплению иммунных сил.
- Барсучье сало. Растирание орудной клетки барсучьим салом, содержащим полезные вещества в большом количестве, приводит к усилению процесса кровообращения, разогреванию данного отдела и лучшему вписыванию компонентов.
- Компрессы из отварного картофеля. Лепешки из тёплого картофеля, которые прикладывают к грудной клетке избавляют от кашля и оказывают минимальное количество побочных реакций.
Польза гимнастики после пневмонии
Выполнение гимнастических упражнений при диагностированной пневмонии является эффективным немедикаментозным методом, позволяющим добиться выздоровления. В результате ее регулярного проведения ребёнку, происходит:
- Улучшение процесса кровообращения в легочной ткани с обеспечением максимальной доставки лекарственных средств и выведения скопившихся токсинов.
- Уменьшение риска развития ателектазов, эмфиземы и спаечного процесса.
- Повышение иммунной системы.
- Уменьшение скопления слизи в нижних отделах бронхолегочной системы.
- Увеличение двигательной активности в грудной клетке и диафрагме.
- Укрепление мышц брюшного пресса.
- Устранение хронической усталости.
- Восстановление метаболического обмена на уровне клеток.
- Очищение дыхательных путей.
- Обеспечение крови достаточным количеством кислорода с повышением уровня гемоглобина.
Лечебная гимнастика для лиц детского возраста может проводиться после стабилизации состояния и уменьшения выраженности воспалительной реакции.
Профилактика возникновения кашля
Специфических мер профилактики кашля после пневмонии не выделяется. К общим рекомендациям, относят:
- Повышение иммунных сил за счёт проведения процедур закаливания, а также занятий спортом.
- Соблюдение режима питания. Ежедневный рацион должен содержать достаточное количество витаминов и микроэлементов. В период заболевания питание играет особую роль, так как включение в ежедневное меню фруктов и овощей, а также блюд с достаточной калорийностью насыщает организм энергией.
- Исключение контакта с инфицированным человеком, для снижения риска заболеваемости применяются маски или дезинфицирующие средства.
- Регулярное проветривание помещения.
- Исключение переохлаждения.
- Ранее обращение за медицинской помощью.
Соблюдение данных рекомендаций поможет снизить риск развития заболевания или осложнений.
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
Сколько длится температура и кашель после пневмонии у ребенка? Почему не проходят?
Если после лечения пневмонии остаются дискомфортные симптомы, то важно уделить им внимание.
В текущей статье мы рассмотрим остаточные явления (и то, что принято считать ими), которые возникают после перенесенного воспаления легких. Самые частые из них – субфебрильная температура и остаточный кашель.
Сколько длится и почему не проходит кашель?
Кашель возникает у детей из-за задержки инфекции в миндалинах и слизистой оболочке дыхательных путей. Именно слизистая оболочка страдает больше всего, становится рыхлой и легкоранимой, а значит — провоцирующей кашель.
При преодолении пневмонии в организме остаётся мокрота — продукт гибели антител и бактерий, — вследствие чего возникает кашель, чтобы рефлекторно вывести эти выделения из организма.
Сухой кашель может длиться у ребенка спустя несколько недель после лечения пневмонии. Если сухой кашель не проходит, то следует обратиться к врачу.
Также сухой кашель может перейти во влажный, это может свидетельствовать о перетекании болезни в хроническую форму или возникновении осложнения в виде бронхита.
Дети — это ещё формирующийся организм, с неокрепшей иммунной системой, а потому большой стресс, перенесённый из-за болезни, выливается в долгую реабилитацию. Либо даже в заболевание уже каким-либо вирусом (грипп, ОРВИ).
Особые пациенты в этом случае — груднички, которые и без того наиболее уязвимы к инфекциям дыхательных путей. У них более узкие, чем у старших, носовые ходы, просветы гортани, трахеи и бронхов, а также сильнее подвержена отёку слизистая оболочка дыхательных путей — она легко набухает.
Учитывая, что в здоровом состоянии у грудничков дыхание поверхностное и сам процесс попадания воздуха в лёгкие и его выхода не так хорош, как у взрослых, то для них затруднения дыхания очень опасны и их проявления сильнее выражены.
Поэтому не является загадкой то, как груднички не могут вылечиться сразу: воспалительные процессы в лёгочной ткани приводят к дефициту кислорода, а также к плохому самочувствию, из-за отравления организма вредными продуктами жизнедеятельности бактерий и вирусов. Оставшаяся мокрота должна как-то выводиться и потому малыши часто кашляют. Это защитное свойство организма.
Сколько может держаться температура?
Повышение температуры тела (гипертермия) — это нормальная реакция. Так организм пытается разрушить оставшиеся в нём бактерии и вирусы после болезни, чтобы восстановиться. Уровень температуры обычно составляет в пределах 37-38°С и держится до 3 недель, в зависимости от иммунитета ребенка.
Вялотекущее воспаление легких – одно из остаточных явлений, если пневмония не была долечена до конца. Симптомом такого явления является слабость и субфебрильная температура. Такая температура обычно составляет 37 и чуть более градусов и держится длительное время (более 3 недель). В этом случае необходима консультация врача, вероятно, болезнь не долечена.
У более взрослых детей ситуация схожа (и причины те же), просто для них это не так страшно, как для малышей. В этом случае также при температуре и кашле очень заметен астенический синдром — слабость, быстрая утомляемость, сниженный аппетит, раздражительность и так далее.
Стоит ли сбивать 37°С?
Поскольку температура – не причина болезни, обращайте внимание на самочувствие ребенка, а не только на градусы.
Если ребёнок даже при высокой температуре не испытывает сильного дискомфорта, то есть подвижен и нормально переносит её, то тогда вмешательство не рекомендуется: организм проводит чистку и малыш достаточно силён, чтобы перенести это.
Конечно, не будет вредно как-то облегчить этот процесс, например, проветрить комнату (естественно, перед этим вынеся ребёнка из неё) или не слишком тепло одевать малыша, или протереть прохладной водичкой.
Если же температура в пределах 38°С, а малышу уже плохо: он вялый, бледный, у него холодные ладони и стопы и он раздражителен, это означает, что вам уже нужно применять лекарства и вызывать врача.
В целом в период восстановления после пневмонии нужно состоять на учете у педиатра. Только к его указаниям, по вопросу сбивать температуру или нет, стоит прислушиваться. Как было написано выше, субфебрильная температура (37°С) держится до 3 недель и без развития каких-либо дополнительных симптомов, сбивать ее не следует.
К лечению детей постарше рекомендации схожи. Ребенок знает то, как он себя чувствует и может ли он перетерпеть температуру. Естественно, в случае повышения температуры более чем на 39°С обязательно давайте лекарства. В таких случаях велик риск того, что это не долеченная инфекция сопротивляется и ребёнок “сгорит” от температуры, которая может достичь 42°С.
Как долечиться?
1. Массаж и лечебная физкультура (ЛФК)
При кашле и мокроте упражнения выполняются в лежачем положении и чаще всего это вибрационный или перкуссионный массаж, что больше подходит самым маленьким. Детям постарше показана лечебная физкультура. Рекомендуем ознакомиться с таким комплексом упражнений, нацеленным на активность организма и лёгких:
2. Дыхательная гимнастика
Здесь упражнения нацелены на избавление от мокроты, таким образом, они помогают ребёнку быстрее выздороветь. НО! Это прежде всего относится к детям старше, чем груднички, и только при условии отсутствия повышенной температуры, недомогания и плохого самочувствия во время упражнений.
- Жучок. Ребёнок сидит на стуле, делает поворот туловищем вправо, отводя руку и делая вдох. Возвращаясь в исходное положение, малыш должен делать выдох и одновременно произносить звук «ж-ж-ж-ж-ж». То же самое сделать и в другую сторону.
- Пузырьки. Нужно приготовить стакан/банку с водой и опустить в неё трубочку для коктейля. Ребёнок делает глубокий вдох через нос и выдох через трубочку — в воде появятся пузырьки.
- Птичка. Ребёнок стоит прямо, затем разводит руки в стороны и медленно поднимает их вверх, делая глубокий вдох. Затем руки быстро опускаются вниз, делается выдох и произносится звук «у-у-у-у». Таких взмахов нужно сделать 6-10 подряд.
- Часики. Ребёнок стоит прямо, руки расположены вдоль туловища. Нужно делать короткие махи руками поочерёдно, ладошки должны быть повернуты к туловищу. Во время выполнения упражнения нужно произносить «тик-так» на каждый мах руки. Повторить упражнение нужно 10-12 раз.
3. Электрофорез
Это проведение через тело электрического тока вместе с введением лекарственных веществ. Процедура выполняется у врача. Применять её можно только тогда, когда ребёнок спокойно её переносит. Процедуру назначает врач.
4. Ингаляции
Вдыхание лекарственных паров приводят к снятию раздражения со слизистой оболочки дыхательных путей и облегчают дыхание.
Ингаляции проводят с помощью небулайзеров, аэрозолей или ингаляторов-компрессоров.
Перед процедурой, удостоверьтесь, что у малыша нет аллергии к действующему веществу.
Препараты для ингаляций: Лазолван, Муколван, Амброксол – помогает выводить мокроту; 2% раствор натрия + Эвкабал разжижают мокроту.
Препараты и методы
Давайте ребёнку больше питья, часто проветривайте помещение, делайте влажную уборку, ни в коем случае не допускайте пассивного курения. И чем больше ребёнок лежит при влажном кашле, тем больше мокроты скапливается, что мешает её отхождению.
Не применяйте препараты, которые мешают откашливанию и подавляют кашлевой рефлекс. Вам подойдут растительные препараты, например, “Гербион сироп первоцвета”. Подходит детям возраста от 2-х лет.
Советы по препаратам для грудничков спрашивайте у лечащего врача, поскольку с ними надо быть осторожными.
Народные средства
Народные методы лечения влажного кашля — это ингаляции: паровые или с помощью небулайзера, — на отваре трав, эфирных маслах, раствора соды и лекарственных средств. Такие методы нельзя применять для тех, кто младше 4-х лет.
Также используются тёплые компрессы на грудную клетку, отпаивание малыша тёплым молоком, чаями и соком редьки.
Опасность осложнения болезни
Осложнением длительного кашля может стать его хроническая форма или вялотекущая (скрытая) пневмония.
Если не помогать организму ребёнка избавляться от мокроты, слизи и, если образуется её застой в организме, появится опасность очаговой пневмонии, которую уже не вылечить без антибиотиков.
В ином случае — чем дольше не лечится кашель, тем вероятнее его переход хроническую форму, что может привести к ещё большему ухудшению состояния организма, слизистой и лёгких. Мокрота в этом случае приобретает гнойный характер.
Справочные материалы (скачать)
Кликните по нужному документу для скачивания:
Заключение
Любая болезнь не является пустяком для вашего чада. Помните об этом и будьте внимательны, чтобы предугадать ещё более неприятные, но возможные, последствия.
Кашель после пневмонии
Пневмония – это тяжелое заболевание, характеризующееся поражением верхних дыхательных путей. Даже после правильно подобранной терапии, больной может страдать от непрекращающегося кашля. Кашель может проявляться в случае недолеченного воспаления легких или при возникновении хронических болезней, например, бронхит.
Кашель после пневмонии
Хронический кашель с трудно отходимой мокротой, может возникать даже после проведения полного курса терапии. Чаще всего сухой кашель наблюдается лишь по утрам. Помимо этого, могут возникать и такие дополнительные симптомы, как:
- Поверхностное дыхание
- Одышка
- Иногда кровохарканье
- Болевые ощущения в верхней области груди.
Остаточный кашель после воспаления легких может иметь разный характер – это зависит от возраста пациента, течения болезни, штампа возбудителя и от имеющихся иных хронических болезней. Сам по себе этот кашель считается полезным, так как благодаря ему с организма выводится вся ненужная мокрота. Если же кашель длительное время не проходит и носит тяжелый характер, стоит проконсультироваться со специалистом, который исходя из индивидуальных особенностей организма больного, назначит подходящую терапию.
У взрослых людей сухой кашель может сохраняться длительное время – это полностью зависит от здоровья больного. Если диагностирован хронический бронхит, то даже при правильно подобранной терапии, сухой кашель может сохраняться до полутора лет. Болезнь зачастую активизируется в холодное время года.
Причины кашля после пневмонии
- В следствие эффективной терапии удалось устранить воспалительный процесс в организме, но в легких, а именно в бронхиальных тканях, еще присутствуют разрушенный болезнью участки. Это остаточные явления заболевания, которые незаметны на снимках флюорографии, но с ними все же необходимо бороться.
- Если в период пневмонии наблюдалось вирусное разрушение клеток, могли нарушиться мягкие ткани. В организме осуществляется процесс регенерации клеток, но из-за ослабленности организма, он существенно замедляется, поэтому кашель может продолжаться еще в течение двух недель.
- Иногда бывают случаи, когда организм за период болезни привыкает к кашлю и он становится систематическим. В такой ситуации потребуется время, чтобы полностью избавится от него.
Устранить воспалительный процесс и избавиться от пневмонии – это не вся терапия, так как одной из причин возникновения болезни является сниженный иммунитет. В период прохождения воспалительного процесса, иммунная система переносит большой стресс, поэтому ей потребуется много времени, чтобы окончательно восстановиться. В этот момент весьма просто подхватить какое – то простудное заболевание, провоцирующее кашель и которое может вновь вызвать воспаление легких.
Особенности кашля после пневмонии у детей
- Две недели – это максимальный период, за который можно избавиться от кашля у ребенка в домашних условиях. Если признаки не исчезают – стоит пройти повторный курс приема антибиотиков. В идеальном варианте, если малыш постоянно кашляет, его необходимо отправить в санаторий или оздоровительный лагерь.
- Если малышу менее двух лет, значит, его органы анатомически еще не стабильны, а значит, мокрота может отходить длительное время и после выздоровления из-за несовершенства легких. Если эта мокрота слишком густая, она будет провоцировать кашель, в результате чего следует употреблять отхаркивающие или разжижающие средства, подходящие для возраста малыша.
- Если малыш страдает астмой, то он автоматически оказывается в группе риска. Зачастую при бронхиальной астме существенна вероятность возникновения различных хронических болезней верхних дыхательных путей.
Осложнения
Кашель не является самостоятельным заболеванием – это рефлекторная реакция организма, направленная на избавление от препятствий, мешающих естественному процессу дыхания. Если кашель наблюдается на протяжении длительного времени, то он может спровоцировать такие болезни:
- Бессонница. Из-за кашля человек длительное время не может уснуть. Сон неглубокий, в результате чего, даже после сна ощущаешь себя не отдохнувшим.
- Обмороки
- Рвота
- Непроизвольная дефекация и мочеиспускание
- Пневмоторакс
- Возникновение тазовой или брюшной грыжи.
Методы лечения
Современная медицина представляет несколько методов терапии, позволяющие не только улучшить состояние пациента, но и полностью устранить кашель.
- Применение медикаментозных препаратов
- Дыхательная гимнастика и лечебный массаж
- Физиотерапевтические методы
- Народная медицина
Если в течение нескольких недель кашель не исчезает, специалист может диагностировать воспалительные нарушения легочных альвеол или же остаточные явления болезни в бронхах. В таком случае доктор прописывает антибиотики.
При кашле после пневмонии специалист может прописать отхаркивающие препараты, препараты, направленные на блокировку кашля в головном мозге и бронхолитики. Гораздо быстрее можно избавиться от кашля, если совместно с медикаментозными средствами применять:
- Электрофорез
- Магнитотерапия – способствует устранению воспаления, улучшает обменные процессы.
- УВЧ и процедуры микроволновой терапии – избавляют от воспалительного процесса, улучшают деятельность иммунной системы. Следует пройти 6-12 сеансов.
- Лечебный массаж – стоит выполнять перед сном, а для эффективности втирать мази, обладающие разогревающим воздействием.
Народная медицина
Устранить кашель после пневмонии можно при помощи проверенных народных средств.
- Полкилограмма лука необходимо очистить, нарезать небольшими кольцами или кубиками, добавить два стакана сахара и литр воды. Проварить не меньше трех часов, чтобы смесь уменьшилась в два раза. Как только смесь остынет, ее необходимо употреблять по две столовые ложки после еды.
- Эффективно устраняет кашель чай из корня девясила, мать-и-мачехи, первоцвета и солодка. Все ингредиенты в одинаковом количестве следует смешать, после чего 1 столовую ложку готовой смеси залить стаканом кипятка и проворить несколько минут. Употреблять стоит по 50 г три раза в день.
- Чтобы хорошо спалось и не изнурял кашель, необходимо выпить небольшими глотками стакан макового молока. Столовую ложку мака необходимо смешат с теплой водой и хорошо растереть, после чего необходимо залить стаканом кипятка. Как только мак настоится, его необходимо процедить и употреблять перед сном.
- Отвар калины с медом. 100 грамм ягод калины стоит смешить со стаканом меда и проварить не меньше 5 минут в эмалированной посуде. Этот отвар необходимо употреблять по 2 столовые ложки 5 раз в день.
- Два желтка, 50 грамм сливочного масла, столовую ложку меда и 5 грамм муки смешать и употреблять не меньше 5 раз в неделю до еды.
- Употребление лука и чеснока, в состав которых входит значительное количество селена, обладающий противобактериальным и противовирусным эффектом.
Устранить кашель можно при помощи ингаляций с такими лекарственными травами, как мать – и – мачеха и ромашка и эфирных масел можжевельника и сосны. Ежедневные ингаляционные процедуры:
- Способствуют быстрому восстановлению ресничек в легочной части
- Улучшают процесс отхождения мокроты и прочей слизи с организма
- Улучшат состояние поверхности дыхательного тракта.
Профилактика
Если на протяжении всего прохождения воспаления легких кашель считается нормальным и естественным процессом, то после прохождения терапии, нормальным является длительность кашля не более двадцати дней. Продолжительность кашля после пневмонии свидетельствует о том, что в легких присутствуют остатки патогенных микроорганизмов или, была повреждена существенная область легочной ткани.
В первом варианте осуществляется повторная антибактериальная терапия, а во втором – пристальное внимание уделяется улучшению работоспособности иммунной системы и физиотерапии. Исходя из этого, больному следует обратить внимание на свой рацион, в котором должны присутствовать белки и искусственные витаминно – минеральные комплексы. Не менее эффективными являются народные средства, которые снижают симптомы и ускоряют процесс выздоровления. Несмотря на всю их эффективность, следует изначально проконсультироваться со специалистом.
Как дополнительные меры, способствующие устранению хронического кашля, необходимо выделить постоянное проветривание комнаты, увлажнение комнаты ультразвуком, употребление настоек и чаев, способствующих активизации иммунитета. Осуществлять процедуры стоит до тех пор, пока не исчезнут активные признаки остаточных явлений после пневмонии.
Характерные особенности кашля при пневмонии у детей
Пневмония является заболеванием воспалительного характера, которое чаще всего сопровождается инфекционным поражением органов дыхания. Болезни присуще высокая температура, болевые ощущения в груди. Также не исключение кашель при пневмонии у детей. Для правильной постановки диагноза назначают рентгенографию грудной клетки.
Характерные особенности кашля
Выявление пневмонии на ранней стадии развития – важный момент, что дает возможность предотвратить грозные осложнения и гибель пациента. Скопившаяся мокрота в бронхах и распространяющиеся бактерии в бронхиальном эпителии ведут к раздражению нервных рецепторов. Происходит проникновение активных импульсов в головной мозг. Таким образом, организм распознает, что в органах дыхания происходит размножение патологических бактерий и вирусов, от которых необходимо избавиться.
Чтобы определить какой у ребенка кашель, необходимо иметь представление о видах кашля, какая у него зависимость с воспалениями ткани легкого. При выявлении связи между кашлем и воспалением легочной паренхимы, назначают лечение.
Виды кашля
Кашель является обычной защитой организма, возникающий вследствие различных внутренних раздражителей. Это могут быть:
Данный симптом приносит неприятные ощущения, проявляясь болью в горле, мешая вести повседневную жизнь, принимать пищу. Нередко кашель изнуряет организм ребенка, особенно по ночам. Также это дискомфорт, который возникает во время приступов в коллективе, что привлекает внимание окружающих. Потому лечение кашля при пневмонии – это основная задача, что требует применения препаратов для преодоления болезненного состояния ребенка.
Спутать разные виды пневмонии с вирусными либо простудными болезнями достаточно легко. Имея представление о кашле и его симптомах, можно установить точный диагноз.
Кашель бывает следующих видов:
- влажный;
- сухой;
- лающий;
- спастический;
- стаккато;
- коклюшеподобный;
- с синкопами;
- битональный;
- сиплый;
- спастический.
Какой кашель возникает при воспалении легких? Изначально он проявляется сильными порывами, постоянный, сухой и навязчивый. Также проявление сухого кашля характерно при бронхите, воспалительных нарушениях плевры, туберкулезе, увеличении лимфаузлов. Он определен местным раздражением стенок бронхов без присутствия мокроты. Кашель может быть с кровяными массами, зелеными вкраплениями при нагноении хронических недугов. Данные проявления характерны для начальной стадии воспаления легких вирусной инфекцией при ослабленном иммунитете.
При развитии воспаления он переходит на сильный влажный кашель с обильным проявлением слизи, которая может быть с гноем и кровяными примесями. Данный вид кашля является продуктивным. Он лучше, чем сухой, потому как благодаря такому кашлю, можно освободить легкие от отработанного материала, что позволяет ускорить процесс выздоровления. Нельзя сдерживать инстинктивные реакции, так как они дают возможность быстрее поправиться. Педиатр обязательно пропишет средства, которые способствуют разжижению слизи и лучшему ее отступлению.
Стоит обратить внимание на выделение мокроты с кровью, которая может указывать на симптом локального воспаления. При лечении врач учтет предрасположение больного к возникновению смешанной инфекции.
Детский кашель
Инкубационный период у ребенка при пневмонии начинается с сухого длительностью в 3 дня с переходом на влажный кашель. Такие признаки проявляются на этапе острой инфильтрации, на рентгене отмечается инфильтративный очаг в эпицентре полей легких.
Также для ребенка свойственны спастические толчки кашля на фоне бронхообструктивного синдрома. По причине слабой защитной функции организма у ребенка могут наблюдаться спастические толчки кашля, которые характерны своей навязчивостью, пониженной продуктивностью, свистящими звуками.
Сиплый кашель развивается при воспалительных нарушениях голосовых связок. При воспалении органов дыхания он сопряжен с отделением мокроты с примесями крови.
При развитии вирусного воспаления органов дыхания возможно наличие симптомов лающего кашля. Это кашель, с проявлением металлического звука, без сопровождения мокроты. Признаки недуга похожи на коклюш у ребенка. Когда с прохождением каждого приступа появляется раздражение слизистой рта незначительным количеством вязкой слизи, это ведет к последующему приступу.
Битональное проявление кашлевых толчков наблюдается при осложненном развитии пневмонии, когда в ткани легкого возникают язвы, раны, которые имеют свистящие ходы.
Достаточно сильным и непрерывным является коклюшеподобный кашель. Нередко он способствует возникновению рвоты. У ребенка наблюдаются судорожные вдохи, сильный свист.
Атипичное воспаление хламидийного проявления характеризуется кашлем стаккато. Кашель очень звонкий, отрывистый, часто совмещается с учащенным дыханием. Данный вид кашля никогда не развивается при температуре.
Кашель с синкопами препровождается утратой рассудка не некоторое время. Это обусловлено повышением притока в венах и увеличением давления внутри груди с понижением объема выброса сердца.
Симптомы заболевания
К одному из частых последствий гриппа, простудных недугов относится пневмония. Заботливый родитель сможет сам определить возникновение воспаления, если знает, какие у детей симптомы проявляются при данном недуге.
Дыхательная неполноценность
В первую очередь именно изменение естественного дыхательного процесса укажет на возможное возникновение воспаления органов дыхания у ребенка. Можно будет увидеть, что ребенку приходится прикладывать усилия для осуществления вдоха, напрягать вспомогательные мышцы.
У грудных детей одышка сопровождается кивками головы при каждом вдохе. Возможна остановка дыхания.
При заболевании дыхание бывает следующим:
на выдохе слышно стон.
Характерный признак появления болезни у ребенка – это частое дыхание. Необходимо незамедлительно вызвать врача.
- 1.Если у ребенка до 2 месяцев прослушивается 60 и больше вдохов.
- 2.Ребенок возрастом от 2 до 12 месяцев делает 50 и больше вдохов.
- 3.У детей старше года прослушивается 40 и больше вдохов.
Если раздеть ребенка можно заметить, как при вдохе на месте больного легкого формируются впадины посреди ребер. Это состояние присуще пневмонии, особенно на позднем этапе развития.
Увеличенная температура
Для пневмонии свойственно стойкое повешение температуры до высоких показателей. Бывает можно наблюдать, что ребенок стал себя лучше чувствовать, и тут температура поднялась до 38 градусов с не прохождением несколько суток. Многообразные попытки понизить температуру сводятся к кратковременному результату либо вовсе не приносят эффекта.
Совместно с другими симптомами пневмонии должно стать поводом для обращения к специалисту, который осмотрит ребенка, назначит соответствующее лечение при определении болезни.
В случае простудного заболевания при сохранении температуры больше 3 дней, есть вероятность возникновения пневмонии.
Почти всегда пневмония сопровождается кашлем. Поражение легких проявляется непрерывным кашлем, мокрота трудно отделяется. Откашляться практически невозможности. Это приносит дискомфорт и страдания. Приступы достаточно часто повторяются. При этом некоторые виды болезни имеют редкий кашель либо он вовсе не проявляется.
При пораженных легких у ребенка можно услышать стонущие звуки. Грудная клетка вздувается. Из ротовой полости и носового хода выходит вспененная слизь. Если пневмония интерстициальная пенистая слизь может иметь примеси крови.
Атипичная пневмония развивается с преобладанием сухого кашля, он надрывистый, мучительный. От ребенка постарше могут поступать жалобы на болевые ощущения в грудине, под ребром, когда он будет кашлять и при отсутствии кашля.
Изменение кожного покрова
К местным проявлениям воспаления органов дыхания относят бледность кожи. В период крика, плача либо сосания груди у ребенка посинеет вокруг носа и рта. Особенно это касается грудных детей до года.
Тяжелые случаи недуга проявляются землистым оттенком кожного покрова.
Другие признаки болезни
Пневмония может также протекать без ярко выраженных симптомов. Бывают случаи, когда воспалительный процесс имеет скрытый характер, что не дает диагностировать болезнь правильно и увеличивает угрозу перехода пневмонии в хроническую форму.
Поражение легких может начать развитие с банальных признаков простуды. При этом одышка и высокая температура на протяжении нескольких дней ответственных родителей должна насторожить.
Помимо этого, специалисты выделяют достаточное количество видов болезни, которые отличаются между собой симптомами и причинами развития. Развитие недуга зависит не только от возбудителя, который его вызвал, но и то возрастной категории больного.
Признаки поражения легких у детей могут проявляться единично либо в разных совмещениях между собой. Далеко не все из имеющихся симптомов могут возникать в том или ином случае. Потому ребенка необходимо показать специалисту, если замечен хотя бы один симптом.
Лечение недуга
Начинают лечение пневмонии при обнаружении первых признаков. При осмотре ребенка врач определит, опираясь на ряд условий, где будет проходить терапия, дома либо в условиях стационара.
- Возраст больного – дети, возрастом до года обязательно госпитализируются.
- Тяжесть состояния.
- Присутствие или неимение сопровождающих болезней.
При лечении воспаления легких необходимо следовать следующим правилам:
- правильный уход за больным;
- рациональное питание и режим питья;
- диета;
- постельный режим.
употребление антибактериальных средств, ингаляции с медикаментами для борьбы с кашлем.
Терапия пневмонии не проходит без приема курса антибиотиков. Легкие и средне – тяжелые формы болезни лечатся таблетированными препаратами. При тяжелых формах назначают инъекции.
- Пенициллины – ампициллин, аммокс, амоксиклав.
- Цефалоспорины – цефтриаксон, цефуроксин, цефалексин.
- Макролиды – азиромицин, эритромицин.
При терапии антибиотиками назначают пребиотики и пробиотики для профилактики дисбактериоза.
Чтобы избавиться от кашля и восстановить нормальную проходимость дыхательных путей больному потребуются ингаляции, муколитические и отхаркивающие лекарства. Ингаляции с использованием антисептических растворов и бронхорасширяющих препаратов проводят на развитии недуга. Благодаря процедуре дыхание облегчается, мокрота разжижается и с облегчением выходит.
Больной может покашливать и после выздоровления. Тогда помогут ингаляции с лекарствами.
После улучшения состояния, ребенку назначают общеукрепляющую терапию.
- Комплекс витаминов.
- Иммуностимуляторы.
- Физиотерапия.
- Лечебный массаж.
- Дыхательная гимнастика.
Профилактика болезни заключается в своевременном лечении простудных недугов, очагов инфекций, повышение защитной функции организма, которое включает в себя употребление витаминов, питание, богатое на витамины и питательные вещества, закаливание, прогулки на свежем воздухе.
Сколько длится температура и кашель после пневмонии у ребенка? Почему не проходят?
Если после лечения пневмонии остаются дискомфортные симптомы, то важно уделить им внимание.
В текущей статье мы рассмотрим остаточные явления (и то, что принято считать ими), которые возникают после перенесенного воспаления легких. Самые частые из них – субфебрильная температура и остаточный кашель.
Сколько длится и почему не проходит кашель?
Кашель возникает у детей из-за задержки инфекции в миндалинах и слизистой оболочке дыхательных путей. Именно слизистая оболочка страдает больше всего, становится рыхлой и легкоранимой, а значит — провоцирующей кашель.
При преодолении пневмонии в организме остаётся мокрота — продукт гибели антител и бактерий, — вследствие чего возникает кашель, чтобы рефлекторно вывести эти выделения из организма.
Сухой кашель может длиться у ребенка спустя несколько недель после лечения пневмонии. Если сухой кашель не проходит, то следует обратиться к врачу.
Также сухой кашель может перейти во влажный, это может свидетельствовать о перетекании болезни в хроническую форму или возникновении осложнения в виде бронхита.
Дети — это ещё формирующийся организм, с неокрепшей иммунной системой, а потому большой стресс, перенесённый из-за болезни, выливается в долгую реабилитацию. Либо даже в заболевание уже каким-либо вирусом (грипп, ОРВИ).
Особые пациенты в этом случае — груднички, которые и без того наиболее уязвимы к инфекциям дыхательных путей. У них более узкие, чем у старших, носовые ходы, просветы гортани, трахеи и бронхов, а также сильнее подвержена отёку слизистая оболочка дыхательных путей — она легко набухает.
Учитывая, что в здоровом состоянии у грудничков дыхание поверхностное и сам процесс попадания воздуха в лёгкие и его выхода не так хорош, как у взрослых, то для них затруднения дыхания очень опасны и их проявления сильнее выражены.
Поэтому не является загадкой то, как груднички не могут вылечиться сразу: воспалительные процессы в лёгочной ткани приводят к дефициту кислорода, а также к плохому самочувствию, из-за отравления организма вредными продуктами жизнедеятельности бактерий и вирусов. Оставшаяся мокрота должна как-то выводиться и потому малыши часто кашляют. Это защитное свойство организма.
Сколько может держаться температура?
Повышение температуры тела (гипертермия) — это нормальная реакция. Так организм пытается разрушить оставшиеся в нём бактерии и вирусы после болезни, чтобы восстановиться. Уровень температуры обычно составляет в пределах 37-38°С и держится до 3 недель, в зависимости от иммунитета ребенка.
Вялотекущее воспаление легких – одно из остаточных явлений, если пневмония не была долечена до конца. Симптомом такого явления является слабость и субфебрильная температура. Такая температура обычно составляет 37 и чуть более градусов и держится длительное время (более 3 недель). В этом случае необходима консультация врача, вероятно, болезнь не долечена.
У более взрослых детей ситуация схожа (и причины те же), просто для них это не так страшно, как для малышей. В этом случае также при температуре и кашле очень заметен астенический синдром — слабость, быстрая утомляемость, сниженный аппетит, раздражительность и так далее.
Стоит ли сбивать 37°С?
Поскольку температура – не причина болезни, обращайте внимание на самочувствие ребенка, а не только на градусы.
Если ребёнок даже при высокой температуре не испытывает сильного дискомфорта, то есть подвижен и нормально переносит её, то тогда вмешательство не рекомендуется: организм проводит чистку и малыш достаточно силён, чтобы перенести это.
Конечно, не будет вредно как-то облегчить этот процесс, например, проветрить комнату (естественно, перед этим вынеся ребёнка из неё) или не слишком тепло одевать малыша, или протереть прохладной водичкой.
Если же температура в пределах 38°С, а малышу уже плохо: он вялый, бледный, у него холодные ладони и стопы и он раздражителен, это означает, что вам уже нужно применять лекарства и вызывать врача.
В целом в период восстановления после пневмонии нужно состоять на учете у педиатра. Только к его указаниям, по вопросу сбивать температуру или нет, стоит прислушиваться. Как было написано выше, субфебрильная температура (37°С) держится до 3 недель и без развития каких-либо дополнительных симптомов, сбивать ее не следует.
К лечению детей постарше рекомендации схожи. Ребенок знает то, как он себя чувствует и может ли он перетерпеть температуру. Естественно, в случае повышения температуры более чем на 39°С обязательно давайте лекарства. В таких случаях велик риск того, что это не долеченная инфекция сопротивляется и ребёнок “сгорит” от температуры, которая может достичь 42°С.
Как долечиться?
1. Массаж и лечебная физкультура (ЛФК)
При кашле и мокроте упражнения выполняются в лежачем положении и чаще всего это вибрационный или перкуссионный массаж, что больше подходит самым маленьким. Детям постарше показана лечебная физкультура. Рекомендуем ознакомиться с таким комплексом упражнений, нацеленным на активность организма и лёгких:
2. Дыхательная гимнастика
Здесь упражнения нацелены на избавление от мокроты, таким образом, они помогают ребёнку быстрее выздороветь. НО! Это прежде всего относится к детям старше, чем груднички, и только при условии отсутствия повышенной температуры, недомогания и плохого самочувствия во время упражнений.
- Жучок. Ребёнок сидит на стуле, делает поворот туловищем вправо, отводя руку и делая вдох. Возвращаясь в исходное положение, малыш должен делать выдох и одновременно произносить звук «ж-ж-ж-ж-ж». То же самое сделать и в другую сторону.
- Пузырьки. Нужно приготовить стакан/банку с водой и опустить в неё трубочку для коктейля. Ребёнок делает глубокий вдох через нос и выдох через трубочку — в воде появятся пузырьки.
- Птичка. Ребёнок стоит прямо, затем разводит руки в стороны и медленно поднимает их вверх, делая глубокий вдох. Затем руки быстро опускаются вниз, делается выдох и произносится звук «у-у-у-у». Таких взмахов нужно сделать 6-10 подряд.
- Часики. Ребёнок стоит прямо, руки расположены вдоль туловища. Нужно делать короткие махи руками поочерёдно, ладошки должны быть повернуты к туловищу. Во время выполнения упражнения нужно произносить «тик-так» на каждый мах руки. Повторить упражнение нужно 10-12 раз.
3. Электрофорез
Это проведение через тело электрического тока вместе с введением лекарственных веществ. Процедура выполняется у врача. Применять её можно только тогда, когда ребёнок спокойно её переносит. Процедуру назначает врач.
4. Ингаляции
Вдыхание лекарственных паров приводят к снятию раздражения со слизистой оболочки дыхательных путей и облегчают дыхание.
Ингаляции проводят с помощью небулайзеров, аэрозолей или ингаляторов-компрессоров.
Перед процедурой, удостоверьтесь, что у малыша нет аллергии к действующему веществу.
Препараты для ингаляций: Лазолван, Муколван, Амброксол – помогает выводить мокроту; 2% раствор натрия + Эвкабал разжижают мокроту.
Препараты и методы
Давайте ребёнку больше питья, часто проветривайте помещение, делайте влажную уборку, ни в коем случае не допускайте пассивного курения. И чем больше ребёнок лежит при влажном кашле, тем больше мокроты скапливается, что мешает её отхождению.
Не применяйте препараты, которые мешают откашливанию и подавляют кашлевой рефлекс. Вам подойдут растительные препараты, например, “Гербион сироп первоцвета”. Подходит детям возраста от 2-х лет.
Советы по препаратам для грудничков спрашивайте у лечащего врача, поскольку с ними надо быть осторожными.
Народные средства
Народные методы лечения влажного кашля — это ингаляции: паровые или с помощью небулайзера, — на отваре трав, эфирных маслах, раствора соды и лекарственных средств. Такие методы нельзя применять для тех, кто младше 4-х лет.
Также используются тёплые компрессы на грудную клетку, отпаивание малыша тёплым молоком, чаями и соком редьки.
Опасность осложнения болезни
Осложнением длительного кашля может стать его хроническая форма или вялотекущая (скрытая) пневмония.
Если не помогать организму ребёнка избавляться от мокроты, слизи и, если образуется её застой в организме, появится опасность очаговой пневмонии, которую уже не вылечить без антибиотиков.
В ином случае — чем дольше не лечится кашель, тем вероятнее его переход хроническую форму, что может привести к ещё большему ухудшению состояния организма, слизистой и лёгких. Мокрота в этом случае приобретает гнойный характер.
Справочные материалы (скачать)
Кликните по нужному документу для скачивания:
Заключение
Любая болезнь не является пустяком для вашего чада. Помните об этом и будьте внимательны, чтобы предугадать ещё более неприятные, но возможные, последствия.
Какой кашель при пневмонии у детей и взрослых
У нас вы узнаете какой кашель при пневмонии у детей и взрослых бывает чаще всего (сухой, мокрый, лающий, отхаркивающий). Плюс мы опубликовали сколько длится недуг, и как протекает лечение, когда появляется кровь. Также мы расскажем какие откашливающие симптомы бывают после воспалении легких, когда не все признаки проходят.
Пневмония является серьезным инфекционным заболеванием, с которым сталкиваются взрослые и дети. Во время такого недуга воспалительный процесс затрагивает ткань легких.
Одним из основных симптомов этого заболевания является кашель. Иногда он бывает настолько мучительным, что человек ощущает сильнейший дискомфорт и боль. А иногда такой симптом проявляет себя едва заметно, тем самым усложняя своевременную постановку диагноза.
Чтобы лечение при пневмонии было эффективным и удалось избежать возможных осложнений, следует знать, с каким откашливанием можно столкнуться при воспалении легких и что делать, чтобы этот симптом не остался в виде последующего явления.
Какой бывает кашель при пневмонии у детей
Зная о серьезности такого заболевания, как воспаление легких, взрослых больше всего волнует вопрос, какой кашель при пневмонии у детей начинает появляться. Для заболевания, развивающего в начальной стадии, характерен сухой, навязчивый и постоянный кашель.
Когда у детей пневмония вызвана вирусом с температурой либо воспалительный процесс приобрел хроническую стадию, тогда этот симптом может быть с кровью или с вкраплениями зеленого цвета. В последующем сухой спазм у ребенка может сменяться влажным.
При обструкции в легких у детей основной симптом становится:
- навязчивым;
- свистящим;
- менее продолжительным.
При воспалении легких, сопровождающегося патологическим процессом, протекающим в области голосовых связок, появляется сиплый спазм бронхов, при котором выделяется мокрота и иногда примесь крови. При пневмонии атипичного характера у детей наблюдается звонкое, отрывистое откашливание, которое сопровождается учащенным дыханием.
Сильный, непрерывный приступ у детей, на фоне которого возникает рвота, характерен для острой пневмонии. Вдох становится судорожным, при дыхании ребенка всегда слышится свист.
Симптомы пневмонии у взрослых с кашлем
У взрослых во время данной болезни основным симптомом также является кашель. Сначала он сухой и постоянный, поэтому сказать, сколько длится такое состояние, сложно. В последующем, когда воспаление развивается, он становится влажным и с покашливанием выделяется гнойная мокрота.
При этом пневмонию помогут определить остальные симптомы. Это:
- высокая температура;
- физическая слабость;
- общее недомогание, озноб;
- боль при глубоком вдохе;
- появление одышки;
- бледность кожных покровов;
- снижение аппетита;
- повышенное потоотделение.
Еще одним признаком воспаления легочной ткани является высокая температура, которую не могут сбить жаропонижающие таблетки. Все эти симптомы пневмонии у взрослых с кашлем существенно ухудшают качество жизни и требуют незамедлительного лечения антибиотиками.
Что делать, если при пневмонии сухой кашель и кровь
В зависимости от того, какой кашель при воспалении легких, будет зависеть схема лечения. Когда этот симптом у взрослого человека становится слишком сухим, специалист может прописать лекарства, применяемые при бронхиальной астме.
Если при кашле кровь, то ситуация усугубляется. Такое явление может свидетельствовать о разрыве кровеносного сосуда в легком у взрослых либо о начале серьезного инфекционного процесса.
Кроме кашля с кровью могут появляться такие симптомы, как:
- высокая температура;
- боль в горле;
- слабость и одышка.
Все эти признаки свидетельствуют о развитии воспаления легких крупозного характера. И если эффективное лечение не будет назначено своевременно, то заболевание может спровоцировать серьезные осложнения. Это дыхательная недостаточность, гангрена легкого, миокардит, лечить которые придется долго.
Поэтому если при воспалительном процессе легких у взрослых возникает сухой спазм бронхов, при котором есть кровь, тогда следует незамедлительно обратиться к врачу и пройти дополнительное обследование.
Сколько длится лечение кашля после воспаления легких
Приступ откашливания, который не проходит после воспаления легочной ткани, является частым состоянием организма. Такое остаточное явление беспокоит взрослых и детей, особенно обостряясь в холодное время года.
Многих интересует, что же делать, если после пневмонии не проходит кашель. В этом случае врач назначает дополнительную терапию, помогающую организму полностью и окончательно восстановиться.
Остаточное состояние бывает в тех случаях, когда в легочных тканях взрослых и детей остаются участки, пораженные патологическими процессами. Когда пневмония была вызвана вирусной инфекцией, и после лечения остался кашель, то такое состояние обычно беспокоит около двух недель.
Иногда организм просто привыкает к откашливанию. Тогда симптом может присутствовать долго, месяц или два. В этом случае в домашних условиях рекомендуется использовать травы, способные справиться с таким признаком недуга.
Мнение врача
Комаровский Павел Анатольевич, врач-терапевт.
Пневмония у детей | uzalo48.lipetsk
Пневмония – это острое инфекционное заболевание легких, которое проявляется поражением альвеол и развитием в них воспалительных процессов. Как правило у детей пневмония развивается на фоне вирусной инфекции (чаще респираторной или аденовирусной инфекции и гриппа) при присоединении бактериальной флоры.
У детей разных возрастных групп отличаются возбудители этого заболевания. Различны они и у детей с измененным иммунитетом, ослабленных пациентов и находящихся на стационарном лечении. Большинство внебольничных («домашних») пневмоний — результат активации бактериальной флоры при ОРВИ и охлаждении, которая обычно присутствует в носоглотке, приводя к развитию пневмонии. Частыми возбудителями пневмоний у детей в возрасте от 6 месяцев до 5 лет, являются пневмококк и гемофильная палочка, у детей раннего дошкольного и школьного возраста — микоплазма, у подростков следует учитывать возможную роль хламидия пневмониа как причинного фактора заболевания. Вразвитии пневмоний у детей первого года жизни имеют значение вирусы.
Выделяют группу внутрибольничных пневмоний, которые развиваются у детей при госпитализации по поводу других заболеваний. Такие пневмонии вызываются либо «больничными» штаммами возбудителей, обычно высоко резистентными к антибиотикам (стафилококки, клебсиеллы, синегнойная палочка, протей).
На развитие и течение болезни оказывают многие факторы:аспирация (попадание рвотных масс в дыхательные пути), повторные гнойные отиты, врожденные пороки развития, особенно сердца и легких, онкологические и гематологические заболевания, первичные и вторичные иммунодефициты и другие. Факторами риска, способствующими возникновению пневмонии у детей могут быть: частые ОРИ, бронхиты, отиты, отрицательное воздействие экологических факторов (проживание в перенаселенных жилищах, загрязнение воздуха внутри помещений, курение родителей и др.
Симптомы болезни: повышение температуры тела (более 38оС свыше 3 дней), очень быстрая утомляемость, отказ ребенка от еды, беспокойство или сонливость, раздувание крыльев носа, учащенное дыхание (с участием вспомогательной мускулатуры грудной клетки). Характерного кашля не существует, он может вообще отсутствовать. При вовлечении в процесс плевры появляются сильные боли в грудной клетке, которые связаны с кашлем и дыханием. Важное значение в диагностике заболеваний органов дыхания у детей является рентгенологический метод.
Диагностика и лечение.
Диагностика основывается на данных анамнеза (совокупности сведений о развитии болезни), клинических проявлениях, результатах рентгенологического и лабораторных исследований. Важное значение в диагностике заболеваний органов дыхания у детей является рентгенологический метод.
При подтверждении диагноза пневмонии только врач назначает соответствующее лечение. В большинстве случаев оно проводится в стационаре. Для лечения пневмонии применяют антибиотики. Выбор медикамента зависит от вида микроорганизма, вызвавшего заболевание.
При лечении на дому нужно обеспечить достаточный питьевой режим, обычное питание. В комнате должно быть чисто и свежо, надо чаще проветривать. Горчичники и банки при пневмонии не рекомендуются, они не способствуют выздоровлению. Отхаркивающие препараты нужны при трудно отделяемой мокроте. Рассасывание пневмонии ускоряет дыхательная гимнастика и массаж грудной клетки, но они показаны только при нормализации температуры.
Восстановление кровотока в легких происходит через 1-2 месяца от начала болезни. Поэтому в этот период нужно отказаться от физических перегрузок и контактов с больными ОРВИ. Нельзя совсем изолировать ребенка, но стоит разумно ограничить число его контактов с больными. После перенесенной пневмонии участковый педиатр в течение 6 мес. наблюдает за состоянием здоровья ребенка. В системе диспансерного наблюдения будет контроль состояния организма другими специалистами (пульмонолог, иммунолог).
Профилактика: Особое внимание нужно уделять процедуре санации имеющихся очагов инфекции в носоглотке, так как даже небольшое воспаление может при отсутствии сопротивления организма быстро развиться в пневмонию. Кроме того, не стоит отказываться и от вакцинации (вакцина против гемофильной инфекции, пневмококка) детей, так как иммунный препарат бактериального происхождения может помочь организму ребенка научиться справляться с посторонними микробами. Летом часто болеющим детям необходимо проводить общий комплекс оздоровительных процедур.
Родителям необходимо всегда помнить: воспаление легких можно избежать, если следовать изложенным рекомендациям, внимательно и заботливо относиться к своим детям.
Главный внештатный специалист
детский по пульмонологии
Полянская Людмила Владимировна
5 признаков того, что у вашего ребенка может быть пневмония
Ваш ребенок кашляет, чихает и у него поднялась температура. Это обычная простуда или может быть что-то более серьезное, например, пневмония?
Доктор Джонатан Аут, педиатр CHOC, предлагает пять признаков того, что у вашего ребенка может быть пневмония.Внешне симптомы могут быть похожими. Но доктор Джонатан Аут, педиатр CHOC, говорит, что родители могут искать пять ключевых признаков, указывающих на то, что у их ребенка может развиться бактериальная пневмония, инфекция легких:
1.Хрюканье
Слушайте дыхание ребенка. По словам д-ра Аута, постоянное кряхтение, связанное с его дыханием, обычно является предупреждающим знаком.
2. Факельное сжигание
Обратите внимание на ноздри ребенка. Они открываются и закрываются, когда она дышит? Это может быть признаком того, что дыхание находится глубже в легких.
3. Отзыв
Внимательно осмотрите туловище ребенка там, где живот встречается с грудной клеткой. Когда он дышит, ищите всасывающие движения кожи.Это движение, называемое втягиванием, указывает на то, что у ребенка затруднено дыхание.
4. Поздняя лихорадка
Лихорадка, которая появляется более чем через три дня после появления симптомов простуды, может быть признаком пневмонии или другой вторичной инфекции, говорит доктор Аут. Обычно, если лихорадка сопровождает простуду, она обычно возникает в начале болезни. Поздняя лихорадка часто является признаком неприятностей.
5. Учащение дыхания
Обратите внимание на учащенное дыхание у ребенка.Это зависит от возраста, но доктор От говорит, что хорошее практическое правило состоит в том, что младенец младше 2 месяцев делает более 60 вдохов в минуту; ребенок в возрасте от 2 до 11 месяцев, принимающий более 50 лет; а дети старше 1 года, делающие 40 или более вдохов в минуту, должны быть обследованы педиатром.
Как предотвратить перерастание простуды в пневмонию:Не существует надежного способа убедиться, что пневмония не следует за простудой, но родители могут предпринять несколько шагов, чтобы свести к минимуму вероятность.
Во-первых, держите ребенка гидратированным с помощью жидкости и увлажнителя, говорит доктор Аут.
Цель состоит в том, чтобы слизь в организме не высыхала и не сгущалась, чтобы создать питательную среду для бактерий, вызывающих пневмонию, — объясняет он.
Гидратация также предотвращает высыхание тканей, выстилающих полости тела, например ноздри. По словам доктора Аута, сухая слизистая оболочка может треснуть, что облегчает проникновение бактерий и развитие болезней.
Дети с астмой и аллергией в анамнезе также должны принимать меры для контроля воспалений и аллергенов в домашних условиях.
Похожие сообщения:
Защитите своего ребенка от пневмонии
Пневмония, воспаление или инфекция легких, является серьезным заболеванием, которое можно предотвратить, говорит специалист по инфекционным заболеваниям CHOC. «Пневмония является серьезным заболеванием и часто может быть …
Внебольничная пневмония у детей: обновленная клиническая информация
Детские респираторные заболевания остаются важной причиной заболеваемости как в развивающихся, так и в развитых странах.В Великобритании респираторное заболевание — это самая частая причина, по которой родители обращаются со своими детьми к терапевту и обращаются в отделение неотложной помощи с педиатрическими проблемами. 1
Внебольничная пневмония (ВП) относится к инфекции легких, вызванной различными микроорганизмами, приобретенными за пределами больницы, что приводит к воспалению легочной ткани. Обычно это связано с лихорадкой и респираторными симптомами, такими как кашель и тахипноэ, но у маленьких детей симптомы могут быть неспецифическими.Рентгенологические изменения могут быть полезны для подтверждения диагноза. Он остается важной причиной смерти детей во всем мире, особенно в развивающихся странах. К счастью, в Великобритании смерть ранее здоровых детей — крайне редкое последствие ВП, и большинство детей не нуждаются в госпитализации для лечения. Группы с самым высоким риском долгосрочной заболеваемости и смертности включают младенцев (особенно с низкой массой тела при рождении или недоношенных), лиц с ослабленным иммунитетом и тех, у кого есть другие основные заболевания, такие как муковисцидоз или врожденные пороки сердца.В этой статье не рассматриваются вопросы обращения с детьми с такими заболеваниями.
Несмотря на то, что пневмония является заболеванием, с которым обычно сталкиваются врачи, остается неопределенность в отношении диагноза, исследования и лечения этого состояния. Британское торакальное общество (BTS) опубликовало клинические рекомендации, которые обеспечивают доказательную базу для лечения ВП. 2 Однако в руководстве признается, что все еще существуют некоторые рекомендации, основанные на единодушном мнении из-за отсутствия доступных доказательств.Целью этой статьи является информирование клиницистов о ведении ВП на основе комбинации рекомендаций из руководств BTS, 2 и текущей литературы.
ЭПИДЕМИОЛОГИЯ И ЭТИОЛОГИЯ
Пневмония чаще всего встречается у детей младше 5 лет. 3 В развивающихся странах наблюдается не только высокая заболеваемость, но и смертность, связанная с этим заболеванием. 4 ; данные Всемирной организации здравоохранения подтверждают, что острые респираторные заболевания остаются основной причиной детской смертности, вызывая, по оценкам, 1.6–2,2 миллиона случаев смерти детей младше 5 лет во всем мире. 4 В Северной Америке ежегодная заболеваемость среди детей младше 5 лет составляет 34–40 случаев на 1000. 5 Европейские цифры, взятые из исследования, проведенного в Финляндии, аналогичны 36 на 1000 случаев в год для детей младше 5 лет. возрастом и 16,2 / 1000 / год> 5 лет (в больнице и по месту жительства). 6 Единственные данные по Великобритании взяты из аудита больниц из северного региона 7 , в котором сообщается о заболеваемости 1.44/1000 / год для детей старше 1 года. Из аудита были исключены дети младше 1 года, и не было собрано никакой информации о количестве детей, прошедших лечение в общине. Это может объяснить более низкую распространенность, наблюдаемую в этом исследовании.
CAP может быть вызван различными организмами (таблица 1). Идентификация возбудителя болезни может направить лечение, но точные, быстрые, доступные и широко доступные диагностические инструменты все еще ожидаются.
Таблица 1Возбудители внебольничной пневмонии (ВП)
В настоящее время широко распространено мнение, что возбудители болезней различаются в зависимости от возраста ребенка, причем вирусы наиболее часто встречаются у детей в возрасте до 5 лет.В этой возрастной группе были идентифицированы респираторно-синцитиальный вирус (RSV, наиболее часто встречающийся у очень молодых), аденовирус, вирус парагриппа, вирус гриппа и, совсем недавно, метапневмовирусный вирус 8 .
Бактериальные причины чаще встречаются у детей старшего возраста. Большинство этиологических исследований в развитых странах за последние 15 лет показывают, что Streptococcus pneumoniae и микоплазма являются причиной большинства случаев бактериальной пневмонии 9– 14 ; однако количество случаев, связанных с этими двумя организмами, сильно варьируется между исследованиями.Заболеваемость S pneumoniae колеблется от 4% 15 до 8% 9 до 21%. 16 Подобные различия наблюдаются для микоплазм.
Есть исследования, подтверждающие преобладание определенных организмов в разных возрастных группах. Например, финское исследование 6 показало, что у детей младше 5 лет заболеваемость инфекцией S pneumoniae составляла 8,6 / 1000 в год, а микоплазмой — 1,7 / 1000 в год. У детей в возрасте 5–15 лет заболеваемость S. pneumoniae снизилась до 5.4/1000, а микоплазмы выросли до 6,6 / 1000.
Однако аудит, проведенный Кларком и др. 7 , не подтвердил этот вывод; в их исследовании средний возраст детей с микоплазменной инфекцией составлял 3,5 года. Block et al. 17 идентифицировали микоплазмы у 23% детей в возрасте 3–4 лет, тем самым не соглашаясь с предположением о том, что этиология связана с возрастом ребенка.
ДРУГИЕ ОРГАНИЗМЫ, КОТОРЫЕ СЛЕДУЕТ РАССМОТРЕТЬ
Помимо S pneumoniae и микоплазмы, другие организмы, которые необходимо учитывать, включают Chlamydia trachomatis , Bordetella pertussis , Staphylococcal aureus и Mycobacterium tuberculosis (возбудитель туберкулеза).В таблице 2 показаны некоторые важные особенности этих организмов.
Таблица 2Особенности других возбудителей CAP
ПРОФИЛАКТИКА
Пневмококковая полисахаридная вакцина защищает от 23 серотипов пневмококковых бактерий. Он не эффективен у маленьких детей. Новая конъюгированная вакцина была разработана для детей в возрасте до 2 лет, но в настоящее время в Великобритании детям этого возраста не предлагается.Вакцина более широко используется в США и доказала свою безопасность и эффективность в снижении бремени пневмококковой инфекции. 18 Введение вакцины в Великобритании может изменить этиологию и эпидемиологию болезни в будущем.
ДИАГНОСТИКА
Клиническая картина
Дети и младенцы могут иметь ряд различных клинических симптомов и признаков, таких как лихорадка, кашель и тахипноэ.У меньшинства детей может быть гипертермия неизвестного происхождения, респираторные симптомы или признаки могут отсутствовать.
ВОЗ разработала алгоритм 3 , чтобы помочь медицинским и немедицинским работникам здравоохранения диагностировать инфекцию нижних дыхательных путей без радиологического подтверждения. Этот алгоритм был разработан для использования в развивающихся странах, но до сих пор используется в качестве клинического инструмента в Великобритании. Алгоритм ВОЗ подчеркивает важность тахипноэ (таблица 3) как индикатора пневмонии.Исследования, проведенные в развитых странах, подтверждают этот вывод. 19, 20 Palafox 19 обнаружили, что тахипноэ (согласно определению ВОЗ) имело 74% чувствительность и 67% специфичность для рентгенологически определяемой пневмонии. Тем не менее, врачи должны проявлять осторожность в отношении детей, которые поступают на раннюю стадию заболевания. У детей с заболеванием менее трех дней тахипноэ 19 имело более низкую чувствительность и специфичность заболевания. Клиницисты должны знать, что отсутствие тахипноэ не обязательно означает отсутствие пневмонии. 20
Таблица 3ВОЗ определила тахипноэ
Тахипноэ как признак пневмонии следует также с осторожностью применять у детей с сопутствующими заболеваниями, такими как астма, когда тахипноэ является признаком ухудшения основного состояния; даже в сочетании с лихорадкой и кашлем это не обязательно потребует добавления антибиотика.
Кряхтение и раздувание носа увеличивают вероятность пневмонии, но нельзя полагаться на их отсутствие, чтобы исключить пневмонию. 19 Другими признаками, относящимися к тяжести пневмонии, являются втягивание грудной клетки, расширение носа и цианоз. Другие шумы, такие как хрипы, хрипы или потрескивания, сами по себе не являются чувствительными и специфичными для диагностики пневмонии.
Высокая температура у детей младшего возраста (в возрасте до 3 лет) также считается признаком пневмонии. 21, 22 Температура> 38,5 ° C — признак бактериальной пневмонии. 2 Рекомендации BTS предполагают, что у детей младше 3 лет комбинация лихорадки> 38.5 ° C, рецессия грудной клетки и частота дыхания более 50 указывают на пневмонию. Само по себе затрудненное дыхание является более надежным признаком у детей старшего возраста.
Отсутствие клинических признаков более полезно для клинициста, чем их присутствие. Если все клинические признаки отрицательны, пневмония маловероятна. Однако, если признаки присутствуют, их можно использовать в комбинации, чтобы помочь клиницисту рассмотреть диагноз пневмонии, но не обеспечить окончательный диагноз.
Альтернативные способы подачи
У ребенка с микоплазменной инфекцией могут наблюдаться такие симптомы, как хрипы и кашель, поэтому следует рассмотреть возможность заражения микоплазмой у пациента с подозрением на астму, не отвечающего на лечение.Микоплазма также может проявляться болями в животе или грудной клетке.
Боль в животе также может быть вызвана бактериальной пневмонией из-за раздражения диафрагмы. Это один из дифференциальных диагнозов у ребенка с лихорадкой и болями в животе, который может быть поставлен хирургам, а также педиатрам.
Необходимо исключить пневмонию у младенцев с гипертермией неизвестного происхождения или картиной генерализованного сепсиса.
Поступление в больницу
Ребенок может быть госпитализирован, если:
они не переносят пероральные препараты из-за рвоты, или
есть социальные проблемы — например, семья не может оказать надлежащую поддержку, или
у них есть признаки или симптомы тяжелого затруднения дыхания.
Таблица 4 представляет собой сводку рекомендаций BTS, ВОЗ и педиатрической группы по исследованию несчастных случаев и неотложных состояний 2, 3, 25 , которые помогут клиницистам определить, какие дети могут нуждаться в госпитализации.
Таблица 4Показания к госпитализации 2, 3, 25
Серологическая диагностика и другие лабораторные исследования
В настоящее время для диагностики пневмонии используются различные лабораторные тесты в сочетании с клинической оценкой.Показания к их применению обсуждаются ниже.
Количество лейкоцитов, С-реактивный белок (СРБ) и скорость оседания эритроцитов (СОЭ) использовались в качестве маркеров инфекции, но ни один из них не помог различить бактериальную, вирусную или смешанную пневмонию. . 23 Поэтому рутинное измерение реактантов острой фазы у ребенка с пневмонией не рекомендуется. 2
Кровяные посевы обычно берутся во многих больницах, но они не позволяют идентифицировать возбудителей болезни. 9, 16 Кроме того, для получения положительного результата требуется 2–3 дня, поэтому они не помогают при первичном назначении антибиотиков. Не рекомендуется делать посев крови в условиях общины, хотя в условиях больницы рекомендации BTS 2 по-прежнему рекомендуют это делать.
Полимеразная цепная реакция (ПЦР) усиливает идентификацию пневмококкового организма 9 и микоплазмы. ПЦР-тестирование дорого, мало доступно и недостаточно быстрое, чтобы повлиять на начальное лечение.Рутинное использование ПЦР в настоящее время не рекомендуется, но в будущем может предоставить важные доказательства конкретной этиологии и назначить лечение.
Микоплазменная пневмония по-прежнему трудно диагностировать клинически и серологически, поэтому лечение часто начинают эмпирически. Холодовые агглютинины, наблюдаемые при микоплазменной инфекции, использовались во время острой фазы, но имеют ограниченную ценность, поскольку положительная прогностическая ценность составляет всего 70%. 24 Золотым стандартом остается парная серология с интервалом 14 дней.Руководство BTS не дает четких рекомендаций о том, когда следует проводить серологические тесты на микоплазму, поскольку большинство детей лечат болезнь эмпирически, исходя из подозрений врача о наличии микроорганизма. До тех пор, пока не будет получено больше доказательств, полезно брать парные образцы у детей, которые не реагируют на лечение.
Назофарингеальный аспират для иммунофлуоресценции вируса и обнаружения вирусного антигена может быть полезен при идентификации вируса, но имеет незначительное влияние на немедленное ведение пациента.Эти тесты очень чувствительны и помогают идентифицировать детей с положительным результатом на РСВ, чтобы их можно было изолировать, тем самым избегая заражения других детей в палате. Результаты этого теста также полезны для эпидемиологических целей, но важно знать, что пневмония может иметь смешанную этиологию и может потребовать лечения антибиотиками.
В таблице 5 представлена сводка из руководящих принципов BTS и Группы по исследованию детских травм и неотложных состояний 2, 25 исследований, полезных для детей, госпитализированных с подозрением на пневмонию, на основании имеющихся данных.
Таблица 5Полезные исследования в больнице 2, 25
Радиологическая диагностика
Грудная клетка x ray (CXR) по-прежнему считается золотым стандартом диагностики пневмонии в развитых странах. Однако между рентгенологами нет единого мнения о том, какие радиологические изменения представляют собой пневмонию. Дополнительная проблема — это различия в отчетах рентгенологов.Davies et al. 26 изучали рентгенограммы 40 младенцев в возрасте до 6 месяцев, поступивших с инфекцией нижних дыхательных путей, и показали, что между радиологами существуют различия во взаимном согласии наблюдателей и между наблюдателями. Другие подтвердили это. 27 Консолидация на рентгенограмме чаще всего выявлялась радиологами и, как правило, соответствовала легочным изменениям. 26
ВОЗ признала трудности с интерпретацией рентгеновского снимка и разработала инструмент для стандартизации отчетов о рентгенографическом исследовании для использования в эпидемиологических исследованиях пневмонии.Эта система классифицирует рентгенографию как нормальный внешний вид, инфильтраты или конечную стадию консолидации, определяемую как «значительную степень консолидации альвеолярного типа». Так исключает ли нормальная рентгенография пневмонию? Существуют неофициальные данные о пневмонии с нормальным рентгеновским снимком. Лихорадка и тахипноэ могут появиться до того, как станут видны изменения рентгенографии. Как с этим справиться, будет зависеть от конкретного случая с учетом таких факторов, как возраст и продолжительность болезни.
Можно ли использовать рентгенографию для оценки этиологии? В предыдущем разделе подчеркивалась сложность серологической диагностики.Аналогичная трудность возникает при попытке использовать рентгенографию для определения этиологии. Swischuk 28 обнаружил общий уровень точности 90% при попытке дифференцировать бактериальную пневмонию от вирусной. Тем не менее, в этом исследовании случаи были классифицированы как вирусные или бактериальные по клиническим причинам, система, которая, как известно, имеет изъяны. Bettenay 29 обнаружил, что вероятность изолирования бактерии составляет лишь 30%, когда рентгенографический рентгеновский снимок выявил бактериальную причину с использованием системы, разработанной Свищуком. 28 Таким образом, хотя консолидация надежна для диагностики пневмонии, ее не следует использовать для предположения бактериальной инфекции.Это было дополнительно продемонстрировано в исследовании этиологии Virkki et al . 30 В этом исследовании этиология и радиологические изменения были оценены у 254 детей; только 72% пациентов с альвеолярными инфильтратами имели бактериальную инфекцию. У детей с исключительно вирусной пневмонией у 50% были альвеолярные изменения. Глядя на группу с интерстициальными изменениями, половина имела признаки вирусной инфекции, а другая половина имела бактериальную инфекцию. Это было подтверждено в систематическом обзоре, посвященном разграничению вирусных и бактериальных инфекций нижних дыхательных путей. 31
Когда следует выполнять рентгенографию?
Систематический Кокрановский обзор 31 указывает на отсутствие доказательств того, что выполнение рентгенографии у амбулаторных детей (то есть детей, не госпитализированных в больницу) в возрасте старше 2 месяцев с острой инфекцией нижних дыхательных путей влияет на исход, и, следовательно, это не так. обычно необходимо выполнять рентгенографию перед лечением. У таких детей врач может использовать клинические признаки и симптомы для непосредственного ведения.
Неясно, какие клинические признаки должны указывать на необходимость рентгенографии. Доступные исследования, в которых изучается связь между клиническими признаками и радиологическими изменениями, дают разные результаты, но с имеющимися доказательствами 32– 35 BTS 2 пришел к выводу, что «желательно рассмотреть возможность рентгенографии у ребенка <5 лет. лет с температурой 39 ° C неизвестного происхождения, если отсутствуют классические признаки бронхиолита ».
Роль рентгенографии в лечении детей, госпитализированных с более тяжелыми симптомами, также неясна.Показано, что CXR не влияет на решения руководства или время, необходимое для восстановления. Рентгенография полезна при подозрении на такое осложнение, как плевральный выпот, или при длительной пневмонии или отсутствии реакции на противомикробные препараты.
Таким образом, рентгенография не помогает в определении этиологии и не способствует лечению амбулаторных детей с легкими неосложненными заболеваниями нижних дыхательных путей. Рентгенография для диагностики пневмонии может быть полезна в некоторых сценариях, описанных выше.В таблице 6 приведены некоторые рекомендации 2 для врачей относительно того, каким детям будет полезна рентгенография. Руководство не очень конкретное из-за отсутствия исследований в этой области.
Таблица 6Показания для рентгенографии в первичном звене или больнице 2
ЛЕЧЕНИЕ
Врач сталкивается с четырьмя проблемами:
Лечить антибиотиками или нет
Если принято решение о лечении, следует ли использовать антибиотик узкого или широкого спектра действия
Следует ли вводить антибиотики пероральным или внутривенным путем
Требуется ли госпитализация.
Было только одно исследование, посвященное вопросу о том, лечить или отказываться от приема антибиотиков. Friis et al. 36 провели проспективное рандомизированное контролируемое исследование, в котором дети с пневмонией получали антибиотики или плацебо. Никаких различий между двумя группами не наблюдалось ни по течению острого заболевания, ни по развитию легочных осложнений. Однако 15 из 64 детей в группе плацебо продолжали получать антибиотики.На основании этого исследования в рекомендациях BTS 2 указано, что маленьких детей (возрастной диапазон не указан в рекомендациях) с легкими симптомами инфекции нижних дыхательных путей не нужно лечить антибиотиками. Для всех остальных детей лечение антибиотиками является оправданным, но какой именно антибиотик и каким путем, никоим образом не ясно. К сожалению, существует мало хорошо проведенных рандомизированных контролируемых исследований с достаточной мощностью, сравнивающих эффективность различных классов противомикробных препаратов при детской пневмонии.
Большинство детей смогут лечиться пероральными антибиотиками по месту жительства.
Стационарное лечение требуется, если:
есть общественные опасения по поводу ухода за ребенком или опасения, что ребенку будут давать антибиотики дома
у ребенка рвота, и ему требуется либо пробная терапия пероральными антибиотиками в больнице, либо внутривенное введение антибиотиков, если пероральные препараты не переносятся
у ребенка есть признаки тяжелого заболевания, и ему требуется поддерживающая терапия, например кислород
У ребенка тяжелое заболевание, требуется внутривенное введение антибиотиков
ребенок должен быть переведен в реанимацию или на большую иждивенцев.
Какой антибиотик?
Выбор антибиотика в значительной степени эмпирический, основанный на наиболее вероятном организме из исследований этиологии, а также с учетом возраста ребенка. Наиболее частой причиной бактериальной пневмонии является S pneumoniae . Устойчивость S pneumoniae к пенициллину увеличивается, но в целом остается низкой в Великобритании (7% согласно отчету об инфекционных заболеваниях Великобритании, 2000 г.). Таким образом, рекомендации BTS 2 предлагают пероральный амоксициллин в качестве терапии первой линии у детей младше 5 лет с коамоксиклавом, цефаклором, эритромицином, кларитромицином и азитромицином в качестве альтернативы.Рекомендации по лечению детей старше 5 лет менее ясны. Истинная частота микоплазм, даже в младшей возрастной группе, неизвестна и широко варьирует в исследованиях этиологии, от 2% 17 до 39%. 37 Следовательно, использование макролидов либо в качестве терапии первой линии, либо в дополнение к пенициллину ставит перед клиницистом гораздо более сложный вопрос. Исследования, сравнивающие использование макролидов с другими группами антибиотиков в качестве лечения первой линии, не смогли дать четких рекомендаций. 38– 40 Требуется клиническое испытание, сравнивающее варианты лечения антибиотиками.
Способ применения
Не проводилось рандомизированных контролируемых испытаний для определения того, следует ли лечить детей, госпитализированных, пероральными или внутривенными (в / в) антибиотиками. В рекомендациях BTS 2 рекомендуется назначать внутривенные антибиотики детям с тяжелыми симптомами или признаками или тем, кто не переносит пероральные антибиотики.Однако на практике многие дети, которых считают достаточно нездоровыми для госпитализации (например, у которых рвота или которым требуется кислород), лечат внутривенными антибиотиками независимо от тяжести их признаков или симптомов. В рекомендациях BTS 2 изначально говорилось, что пероральные антибиотики безопасны и эффективны для детей с ВП. После оценки, проведенной комитетом по качеству практики Королевского колледжа педиатрии и здоровья детей, это заявление было изменено на «амоксициллин, вводимый перорально, эффективен для детей старше 6 месяцев, которые достаточно хорошо себя чувствуют, чтобы лечиться без госпитализации».Это основано на исследовании, сравнивающем эффективность одной дозы пенициллина внутримышечно с пероральным амоксициллином, введенным детям в аварийных и неотложных случаях, которые были достаточно здоровы, чтобы их выписали домой. 41 Результаты многоцентрового рандомизированного контролируемого исследования по сравнению перорального и внутривенного лечения детей, которым требуется госпитализация, должны быть доступны позже в этом году.
Продолжительность лечения
В настоящее время мало исследований, чтобы указать наиболее подходящий период времени, в течение которого ребенка с ВП следует лечить антибиотиками.Пероральные антибиотики обычно назначают на 5–7 дней, но при тяжелых инфекциях продолжительность лечения увеличивается до 10 дней (в зависимости от того, какой антибиотик используется). Эта практика не основана на клинических исследованиях и зависит от конкретного врача. Многоцентровое рандомизированное контролируемое исследование было завершено в Индии, 42 , но это исследование сравнивало только детей с «нетяжелой» пневмонией в педиатрическом амбулаторном отделении, а случаи пневмонии были основаны на клиническом диагнозе и не подтверждены рентгенологическим рентгеном.
Нет рандомизированных контролируемых испытаний с участием детей, посвященных вопросу о том, когда переходить с внутривенных антибиотиков на пероральные антибиотики. Если состояние ребенка явно улучшается, врач решает, что переход на пероральные антибиотики безопасен. 2 Чаще всего это происходит через 24 часа после внутривенного введения, когда падает температура и исчезают симптомы затрудненного дыхания.
Осложнения
У большинства детей с ВП улучшается состояние без каких-либо последствий.Однако у небольшой части развиваются осложнения, требующие лечения. В таблице 7 представлен список осложнений, с которыми можно столкнуться у детей с ВП.
Таблица 7Осложнения ВП 2
Продолжение
После выписки пациента из больницы некоторые врачи назначают последующее обследование с разрешением x луча через 6–8 недель. Ценность этого была поставлена под сомнение, и если у ребенка не сохраняются симптомы, или у него имеется крупозный коллапс, или «круглая пневмония», это не рекомендуется. 43, 44
РУКОВОДСТВО
BTS опубликовала руководство по «Ведение внебольничной пневмонии в детстве», 2 , а Группа по исследованию детских травм и неотложных состояний Лакханпаул и др. 25 разработала руководство, основанное на проблемах, для «Ведение больного. дети с затрудненным дыханием, остро поступающие в больницу ». Оба они основаны на систематическом обзоре литературы, но подчеркивают сложность текущих исследований, доступных для оценки детей с пневмонией, и подчеркивают необходимость дальнейших исследований.Ключевые рекомендации этого руководства перечислены в таблице 8.
Таблица 8Основные рекомендации руководств 2, 25
ПОСТОЯННАЯ НЕОПРЕДЕЛЕННОСТЬ
Обзоры литературы и текущие клинические руководства 2, 3, 25 выявили области неопределенности в ведении и обследовании детей с ВП (таблица 9). Требуются дальнейшие исследования, чтобы ответить на нерешенные клинические вопросы, чтобы клиницисты могли двигаться дальше в направлении практики доказательной медицины.
Таблица 9Области сохраняющейся неопределенности
ВЫВОДЫ
ВП до сих пор остается распространенным заболеванием в развитых странах. Исследования продолжаются, чтобы определить наиболее чувствительные и специфические инструменты, с помощью которых можно идентифицировать возбудитель болезни, чтобы можно было использовать более целенаправленное лечение. Международные поездки, внедрение новых вакцин и разработка новых методов лечения — все это повлияет на то, как лечить это заболевание в ближайшие годы.
ССЫЛКИ
- ↵
Armon K , Stephenson T, Gabriel V, et al. Выявление общих проблем со здоровьем при обращении в отделение неотложной помощи. Arch Dis Child 2001; 84: 390–2.
- ↵
Британское торакальное общество . Рекомендации Британского торакального общества по ведению внебольничной пневмонии в детстве. Thorax2002; 57 (приложение I): i1–24.
- ↵
Всемирная организация здравоохранения . Ведение детей с острыми респираторными инфекциями. В кн .: Практическое руководство по амбулаторной помощи. Женева: ВОЗ, 1995.
. - ↵
Williams B , et al. Оценки глобального распространения детской смертности от острых респираторных инфекций. Lancet Infectious Diseases 2002; 2: 25–32.
- ↵
МакИнтош К .Внебольничная пневмония у детей. N Engl J Med2002; 346: 430–7.
- ↵
Jokien C , Heiskanen L, Juvonen H. Заболеваемость внебольничной пневмонией среди населения четырех муниципалитетов в Восточной Финляндии. Am J Epidemiol1993; 137: 977–88.
- ↵
Кларк Дж. , Хэмптон Ф. Бремя пневмонии в Великобритании. Arch Dis Child 2003; 88 (supp1): A43.
- ↵
Williams J , Harris P, Tollefson SJ, et al. 2004, Метапневмовирус человека и заболевания нижних дыхательных путей у здоровых младенцев и детей. N Engl J Med 2004; 350: 443–50.
- ↵
Clements H , Stephenson T, Gabriel V, et al. Рационализированное назначение рецептов на внебольничную пневмонию: аудит с обратной связью. Arch Dis Child 2000; 83: 320–4.
Korppi M , Heiskanen-Kosma T, Jalonen E, et al. Этиология внебольничной пневмонии, лечение в стационаре. Eur J Pediatr 1993; 152: 24–30.
Айзекс Д. . Проблемы определения этиологии внебольничной пневмонии. Pediatr Infect Dis J1989; 8: 143–8.
Hietala J , Uhari MTH, Leinonen M. У детей часто встречаются смешанные бактериальные и вирусные инфекции. Pediatr Infect Dis J1989; 8: 683–6.
Claesson B , Trollfors B, Brolin I, et al. Этиология внебольничной пневмонии у детей основана на реакции антител на бактериальные и вирусные патогены. Pediatr Infect Dis J 1989; 8: 856–62.
- ↵
Nohynek H , и др. Причины госпитализации острой инфекции нижних дыхательных путей у детей. Am J Dis Control 1991; 145: 618–22.
- ↵
Драммонд П. , Кларк Дж., Уиллер Дж., и др. Внебольничная пневмония — проспективное исследование в Великобритании. Arch Dis Child 2000; 83: 408–12.
- ↵
Корппи М . Этиология внебольничной пневмонии у детей, находящихся на стационарном лечении. Eur J Paediatr 1993; 152: 24–30.
- ↵
Block S , Hedrick J, Hammerschlag MR, et al. Mycoplasma pneumoniae и Chlamydia pneumoniae при педиатрической внебольничной пневмонии: сравнительная эффективность и безопасность кларитромицина по сравнению с этилсукцинатом эритромицина. Pediatr Infect Dis J, 1995; 14: 471–7.
- ↵
Black S , Shinefield H. Безопасность и эффективность семивалентной пневмококковой конъюгированной вакцины: данные из Северной Калифорнии. Eur J Pediatr, 2002; 161 (приложение 2): S127–31.
- ↵
Palafox M , Guiscafre H, Reyes H, et al. Диагностическая ценность тахипноэ при пневмонии определяется рентгенологически. Arch Dis Child 2000; 82: 41–5.
- ↵
Левенталь Дж . Клинические предикторы пневмонии как руководство при заказе рентгенограмм грудной клетки. Clin Pediatr 1982; 21: 730–40.
- ↵
Cambell H , Lamont A, et al. Оценка клинических критериев выявления тяжелых острых инфекций нижних дыхательных путей у детей.Lancet 1989; i: 297–9.
- ↵
Кэмпбелл С.М. , Ханн М., Роланд МО, и др. Влияние членства в группе и отзывы на рейтинги в двухэтапном опросе Delphi: результаты рандомизированного контролируемого исследования. Медицинское обслуживание 1999; 37: 964–8.
- ↵
Nohyneck H , Valkeila E, Leinonen M, et al. Скорость оседания эритроцитов, количество лейкоцитов и c-реактивный белок сыворотки в оценке этиологического диагноза острых инфекций нижних дыхательных путей у детей.Pediatr Infect Dis J, 1995; 14: 484–90.
- ↵
Cheng J , Wang H, Tang R. Быстрый тест холодового агглютинина при инфекции Mycoplasma pnuemoniae. Чунг Хуа И Сюэ Ца Чжи 2990; 46: 49–52.
- ↵
- ↵
Дэвис Х. , Ван Э.Е., Мэнсон Д., и др. Надежность рентгенограммы грудной клетки в диагностике инфекций нижних дыхательных путей у детей раннего возраста.Pediatr Infect Dis J 1996; 16: 600–4.
- ↵
Simpson W , Hacking P, Court S. Радиологические находки при респираторно-синктиальной вирусной инфекции у детей. II. Корреляция радиологических категорий с клиническими и вирусологическими данными. Pediatr Radiol 1974; 2: 155–60.
- ↵
Swischuk L , Hayden C. Вирусные и бактериальные легочные инфекции у детей (возможна ли рентгенографическая дифференциация?).Pediatr Radiol 1986; 16: 278–84.
- ↵
Bettenay F , de Campo JF, McCrossin DB. Дифференциация бактериальной пневмонии от вирусной у детей. Pediatr Radiol 1988; 18: 453–4.
- ↵
Virkki R , Juven T, Rikalainen H, et al. Дифференциация бактериальной и вирусной пневмонии у детей. Thorax 2002; 57: 438–41.
- ↵
Swingler G , Zwarenstein M.Рентгенограмма грудной клетки при ОРЗ у детей. Систематический обзор Кокрановской базы данных 2000; 2.
- ↵
Bauchur R , Perry H, Harper M. Оккультные пневмонии: эмпирические рентгенограммы грудной клетки у детей с лихорадкой и лейкоцитозом. Энн Эмерг Мед, 1999; 33: 166–73.
Heulitt M , Ablow RC, Santos CC, и др. Лихорадочные младенцы в возрасте до 3 месяцев: значение рентгенографии грудной клетки.Радиология 1988; 167: 135–7.
Доусон К. , Лонг А., Кеннеди Дж., и др. Рентгенограмма грудной клетки при остром бронхиолите. J Paediatr Child Health 1990; 26: 209–11.
- ↵
Simpson W , Hacking P, Court S. Результаты радиологического исследования респираторно-синктиальной вирусной инфекции у детей. II. Корреляция радиологических категорий с клиническими и вирусологическими данными.Pediatr Radiol 1974; 2: 155–60.
- ↵
Friis B , Andersen P, Brenoe E. Лечение антибиотиками пневмонии и бронхиолита. Арч Дис Чайлд 1984; 59: 1038–45.
- ↵
Gendrel D , Raymond J, Moulin F, et al. Этиология и ответ на антибактериальную терапию внебольничной пневмонии у французских детей. Eur J Clin Microbiol Infect Dis 1997; 16: 388–91.
- ↵
Harris J , Kolokathis A, Campbell M, et al. Безопасность и эффективность азитромицина при лечении внебольничной пневмонии у детей. Pediatr Infect Dis J, 1998; 17: 865–71.
Коган Р. , Мартинес М.А., Рубилар Л., и др. Сравнительное рандомизированное исследование азитромицина по сравнению с эритромицином и амоксициллином для лечения внебольничной пневмонии у детей.Pediatr Pulmonol 2003; 35: 91–8.
- ↵
Eposito S , Blasi F, Bellini F, et al. Инфекции Mycoplasma pneumoniae и Chlamydia pneumoniae у детей с пневмонией. Eur Respir J 2001; 17: 241–54.
- ↵
Царухас N , Шоу К., Хадинка Р. Эффективность внутримышечного пенициллина по сравнению с пероральным амоксициллином в раннем лечении амбулаторной детской пневмонии.Скорая педиатрическая помощь 1998; 14: 885–90.
- ↵
Agarwal G , Awasthi S, Kabra SK, et al. Исследовательская группа ISCAP. Трехдневное лечение амоксициллином по сравнению с пятидневным лечением нетяжелой пневмонии у детей раннего возраста: многоцентровое рандомизированное контролируемое исследование. BMJ 2004; 328: 791–4.
- ↵
Gibson N , Hollman A, Paton J. Значение радиологического наблюдения за детской пневмонией.BMJ1993; 307: 1117.
- ↵
Хитон П. , Артур К. Рентгенография грудной клетки при последующем наблюдении за пневмонией. N Z Med J1998; 111: 315–17.
Плевропульмональная бластома — Детство: симптомы и признаки
НА ЭТОЙ СТРАНИЦЕ : Вы узнаете больше об изменениях тела и других вещах, которые могут сигнализировать о проблеме, которая может потребовать медицинской помощи. Используйте меню для просмотра других страниц.
Дети с PPB могут испытывать следующие симптомы или признаки.Иногда у детей с PPB нет ни одного из этих изменений. Или причиной симптома может быть другое заболевание, не являющееся опухолью. Поскольку ППБ встречается очень редко, врачи сначала часто считают, что симптомы вызваны обычным детским заболеванием.
Есть 2 общих набора симптомов, которые могут указывать на PPB:
Внезапное стрессовое дыхание может быть вызвано выходом воздуха из кист легких в грудную полость. Это называется пневмотораксом, то есть в грудной полости есть воздух.Однако есть много других причин пневмоторакса.
Симптомы PPB могут быть точно такими же, как симптомы пневмонии, легочной / респираторной инфекции. Эти симптомы могут включать общее недомогание, кашель, жар и боль в груди. Даже когда делается рентген грудной клетки, его сначала можно интерпретировать как пневмонию. Дети с PPB обычно лечились от пневмонии в течение 2-3 недель, прежде чем дополнительные тесты покажут, что у них нет инфекции, но, вероятно, есть опухоль в груди.
Кроме того, иногда киста или опухоль легкого может быть обнаружена при рентгенографии грудной клетки по другой причине. См. Раздел «Диагностика» для получения дополнительной информации о рентгене грудной клетки.
Если вас беспокоят какие-либо изменения, которые вы испытываете, проконсультируйтесь с врачом вашего ребенка. Ваш врач спросит, как долго и как часто ваш ребенок испытывает симптомы, в дополнение к другим вопросам. Это поможет выяснить причину проблемы, которая называется диагностикой.
Если диагностирована ППБ, облегчение симптомов остается важной частью медицинского ухода и лечения вашего ребенка. Это может называться паллиативной или поддерживающей терапией. Обязательно поговорите с медицинским персоналом о симптомах, которые испытывает ваш ребенок, включая любые новые симптомы или изменение симптомов.
Следующий раздел в этом руководстве — Диагностика. В нем объясняется, какие тесты могут потребоваться, чтобы узнать больше о причине симптомов. Используйте меню, чтобы выбрать другой раздел для чтения в этом руководстве.
Отдаленные последствия пневмонии у детей раннего возраста | Пневмония
Nair H, Simões EA, Rudan I., Gessner BD, Azziz-Baumgartner E, Zhang JS et al .; Рабочая группа по тяжелым острым респираторным инфекциям. Глобальное и региональное бремя госпитализаций по поводу тяжелых острых инфекций нижних дыхательных путей у детей раннего возраста в 2010 г .: систематический анализ. Ланцет 2013; 381: 1380–90. https://doi.org/www.dx.doi.org/10.1016/S0140-6736(12)61901-1. PMID: 23369797
PubMed PubMed Central Google ученый
O’Brien KL, Wolfson LJ, Watt JP, Henkle E, Deloria-Knoll M, McCall N. et al .; Группа по изучению глобального бремени болезней, вызванных Hib и пневмококками. Бремя болезней, вызываемых Streptococcus pneumoniae, у детей младше 5 лет: глобальные оценки. Ланцет 2009; 374: 893–902. https://doi.org/www.dx.doi.org/10.1016/S0140-6736(09)61204-6. PMID: 19748398
PubMed Google ученый
Вт JP, Вольфсон Л.Дж., О’Брайен К.Л., Хенкле Э., Делориа-Нолл М., Макколл Н. и др.; Группа по изучению глобального бремени болезней, вызванных Hib и пневмококками. Бремя болезней, вызываемых Haemophilus influenzae типа b, у детей младше 5 лет: глобальные оценки. Ланцет 2009; 374: 903–11. https://doi.org/www.dx.doi.org/10.1016/S0140-6736(09)61203-4. PMID: 19748399
PubMed Google ученый
Наир Х., Нокес Д.Д., Гесснер Б.Д., Дхерани М., Мадхи С.А., Синглтон Р.Дж. и др. Глобальное бремя острых респираторных инфекций нижних дыхательных путей, вызванных респираторно-синцитиальным вирусом у детей раннего возраста: систематический обзор и метаанализ.Ланцет 2010; 375: 1545–55. https://doi.org/www.dx.doi.org/10.1016/S0140-6736(10)60206-1. PMID: 20399493
PubMed PubMed Central Google ученый
Наир Х., Брукс В.А., Кац М., Рока А., Беркли Дж. А., Мадхи С.А. и др. Глобальное бремя респираторных инфекций, вызванных сезонным гриппом среди детей раннего возраста: систематический обзор и метаанализ. Ланцет 2011; 378: 1917–30. https://doi.org/www.dx.doi.org/10.1016/S0140-6736(11)61051-9.PMID: 22078723
PubMed Google ученый
Walker CL, Rudan I., Liu L, Nair H, Theodoratou E, Bhutta ZA et al. Глобальное бремя детской пневмонии и диареи. Ланцет 2013; 381: 1405–16. https://doi.org/www.dx.doi.org/10.1016/S0140-6736(13)60222-6. PMID: 23582727
PubMed Google ученый
Лю Л., Оза С., Хоган Д., Перин Дж., Рудан И., Лаун Дж. Э. и др.Глобальные, региональные и национальные причины детской смертности в 2000–2013 годах, с прогнозами для определения приоритетов на период после 2015 года: обновленный систематический анализ. Ланцет 2015; 385: 430–40. https://doi.org/www.dx.doi.org/10.1016/S0140-6736(14)61698-6. PMID: 25280870
PubMed Google ученый
Мадхи С.А., Де Вальс П., Гриджалва К.Г., Гримвуд К., Гроссман Р., Ишивада Н. и др. Бремя детской пневмонии в развитых странах: обзор литературы.Pediatr Infect Dis J, 2013; 32: e119–27. PMID: 23099423
Google ученый
О’Грэди К.А., Тейлор-Томсон Д.М., Чанг А.Б., Торзилло П.Дж., Моррис П.С., Маккензи Г.А. и др. Уровень заболеваемости пневмонией, подтвержденной рентгенологически, согласно определению Всемирной организации здравоохранения среди детей коренных народов Северной территории. Med J Aust 2010; 192: 592–5. PMID: 20477736
PubMed Google ученый
Ковеси Т. Респираторные заболевания у канадских детей коренных народов и инуитов. Педиатр по детскому здоровью (Оксфорд) 2012; 17: 376–80. PMID: 23
1
Google ученый
О’Грэйди К.А., Ли К.Дж., Карлин Дж.Б., Торзилло П.Дж., Чанг А.Б., Малхолланд Е.К. и др. Повышенный риск госпитализации по поводу острой инфекции нижних дыхательных путей среди младенцев из числа коренного населения Австралии в возрасте 5–23 месяцев после вакцинации против пневмококка: когортное исследование. Clin Infect Dis 2010; 50: 970–8.PMID: 20192729 https://doi.org/www.dx.doi.org/10.1086/651079
PubMed Google ученый
Чанг А.Б., Оои М.Х., Перера Д., Гримвуд К. Улучшение диагностики, лечения и исходов у детей с пневмонией: где существуют пробелы? Фронт Педиатр 2013; 1:29. https://doi.org/www.dx.doi.org/10.3389/fped.2013.00029. PMID: 24400275
PubMed PubMed Central Google ученый
Прайл А., Аткинсон М., Смит А. Пневмония в развитом мире. Педиатр Респир Ред. 2011; 12: 60–9. https://doi.org/www.dx.doi.org/10.1016/j.prrv.2010.09.012. PMID: 21172677
PubMed Google ученый
Lassi ZS, Das JK, Haider SW, Salam RA, Qazi SA, Bhutta ZA. Систематический обзор антибактериальной терапии пневмонии у детей в возрасте от 2 до 59 месяцев. Arch Dis Child 2014; 99: 687–93. https://doi.org/www.dx.doi.org / 10.1136 / archdischild-2013-304023. PMID: 24431417
PubMed Google ученый
Хендерсон А.Дж. Ребенок — отец мужчины: важность раннего возраста влияет на развитие легких. Thorax 2014; 69: 976–7. https://doi.org/www.dx.doi.org/10.1136/thoraxjnl-2014-205752. PMID: 25052576
PubMed Google ученый
Ферколь Т., Шрауфнагель Д. Глобальное бремя респираторных заболеваний.Ann Am Thorac Soc 2014; 11: 404–6. https://doi.org/www.dx.doi.org/10.1513/AnnalsATS.201311-405PS. PMID: 24673696
PubMed Google ученый
Томсон М., Майер Л., Зар Х.Дж. Влияние пневмонии на развитие хронических респираторных заболеваний в детском возрасте. Педиатр Аллергия Иммунол Пульмонол. 2010; 23: 279–90. https://doi.org/www.dx.doi.org/10.1089/ped.2010.0056
Google ученый
Эдмонд К., Скотт С., Корчак В., Вард С., Сандерсон С., Теодорату Е. и др. Долгосрочные последствия детской пневмонии; систематический обзор и метаанализ. PLoS ONE 2012; 7: e31239. https://doi.org/www.dx.doi.org/10.1371/journal.pone.0031239. PMID: 22384005
Google ученый
Eastham KM, Hammal DM, Parker L, Spencer DA. Контрольное исследование детей, госпитализированных с внебольничной пневмонией. Arch Dis Child 2008; 93: 755–9.https://doi.org/www.dx.doi.org/10.1136/adc.2007.128900. PMID: 18381341
CAS PubMed Google ученый
Киклер З., Бреборович А., Олейничак К., Алкевич Дж., Бугай Ю. Проблемы с дыханием у детей после тяжелой пневмонии. Pneumonol Alergol Pol 2001; 69: 167–73. PMID: 11575000
CAS PubMed Google ученый
Wesley AG. Длительные последствия пневмонии у детей.S Afr Med J 1991; 79: 73–6. PMID: 1989091
CAS PubMed Google ученый
Weiss SG, Newcomb RW, Beem MO. Легочная оценка детей после хламидийной пневмонии младенчества. J Pediatr 1986; 108: 659–64. https://doi.org/www.dx.doi.org/10.1016/S0022-3476(86)81037-X. PMID: 3701509
CAS PubMed Google ученый
Баркер DJ, Годфри К.М., Фолл С., Осмонд С., Винтер П.Д., Шахин СО.Связь веса при рождении и детской респираторной инфекции с функцией легких и смертью взрослых от хронической обструктивной болезни дыхательных путей. BMJ 1991; 303: 671–5. https://doi.org/www.dx.doi.org/10.1136/bmj.303.6804.671. PMID: 1
3
CAS PubMed PubMed Central Google ученый
Шахин С.О., Стерн Дж. А., Такер Дж. С., Флори С. Д.. Масса тела при рождении, инфекция нижних дыхательных путей у детей и функция легких у взрослых. Thorax 1998; 53: 549–53.https://doi.org/www.dx.doi.org/10.1136/thx.53.7.549. PMID: 9797752
CAS PubMed PubMed Central Google ученый
Johnston ID, Strachan DP, Anderson HR. Влияние пневмонии и коклюша в детстве на функцию легких взрослых. N Engl J Med 1998; 338: 581–7. https://doi.org/www.dx.doi.org/10.1056/NEJM199802263380904. PMID: 9475765
CAS PubMed Google ученый
Шахин С.О., Баркер Д.Д., Шиелл А.В., Крокер Ф.Дж., Уилд Г.А., Холгейт СТ. Связь между пневмонией в раннем детстве и нарушением функции легких в позднем взрослом возрасте. Am J Respir Crit Care Med 1994; 149: 616–9. https://doi.org/www.dx.doi.org/10.1164/ajrccm.149.3.8118627. PMID: 8118627
CAS PubMed Google ученый
Чан Дж.Й., Стерн Д.А., Герра С., Райт А.Л., Морган В.Дж., Мартинес Ф.Д. Пневмония в детстве и нарушение функции легких у взрослых: продольное исследование.Педиатрия 2015; 135: 607–16. https://doi.org/www.dx.doi.org/10.1542/peds.2014-3060. PMID: 25733757
PubMed PubMed Central Google ученый
Лопес Бернал Дж. А., Аптон М. Н., Хендерсон А. Дж., Дедман Д., Маккарти А., Дэйви Смит Дж. И др. Инфекция нижних дыхательных путей на первом году жизни связана с ухудшением функции легких во взрослой жизни: предполагаемые результаты исследования Barry Caerphilly Growth. Энн Эпидемиол 2013; 23: 422–7.https://doi.org/www.dx.doi.org/10.1016/j.annepidem.2013.05.006. PMID: 237
PubMed Google ученый
Колли Дж. Р., Дуглас Дж. У., Рид Д. Д.. Респираторные заболевания у молодых людей: влияние заболеваний нижних дыхательных путей в раннем детстве, социальный класс, загрязнение воздуха и курение. BMJ 1973; 3: 195–8. https://doi.org/www.dx.doi.org/10.1136/bmj.3.5873.195. PMID: 4718835
CAS PubMed Google ученый
Теннант П.В., Гибсон Г.Дж., Паркер Л., Пирс М.С. Детское респираторное заболевание и функция легких в возрасте от 14 до 50 лет: респираторное заболевание у детей и функция легких. Сундук 2010; 137: 146–55. https://doi.org/www.dx.doi.org/10.1378/chest.09-0352. PMID: 19581355
PubMed Google ученый
Mok JY, Simpson H. Исход острого бронхита, бронхиолита и пневмонии в младенчестве. Arch Dis Child 1984; 59: 306–9. https: // doi.org / www.dx.doi.org / 10.1136 / adc.59.4.306. PMID: 6721555
CAS PubMed PubMed Central Google ученый
Puchalski Ritchie LM, Howie SR, Arenovich T., Cheung YB, Weber M, Moore S et al. Долгосрочная заболеваемость тяжелой пневмонией в раннем детстве в Гамбии, Западная Африка: последующее исследование. Int J Tuberc Lung Dis 2009; 13: 527–32. PMID: 19335961
CAS PubMed Google ученый
Пийппо-Саволайнен Э., Ремес С., Каннисто С., Корхонен К., Корппи М. Астма и функция легких через 20 лет после свистящего дыхания в младенчестве: результаты проспективного последующего исследования. Arch Pediatr Adolesc Med 2004; 158: 1070–6. https://doi.org/www.dx.doi.org/10.1001/archpedi.158.11.1070. PMID: 15520345
PubMed Google ученый
Chang AB, Masel JP, Boyce NC, Torzillo PJ. Заболеваемость респираторными заболеваниями у детей аборигенов Центральной Австралии с аномалиями альвеолярных долей.Med J Aust 2003; 178: 490–4. PMID: 12741934
PubMed Google ученый
Castro-Rodríguez JA, Holberg CJ, Wright AL, Halonen M, Taussig LM, Morgan WJ et al. Связь рентгенологически подтвержденной пневмонии в возрасте до 3 лет с астматическими симптомами и легочной функцией в детстве: проспективное исследование. Am J Respir Crit Care Med 1999; 159: 1891–187. https://doi.org/www.dx.doi.org/10.1164/ajrccm.159.6.9811035. PMID: 10351936
PubMed Google ученый
Similä S, Linna O, Lanning P, Heikkinen E, Ala-Houhala M. Хроническое повреждение легких, вызванное аденовирусом типа 7: последующее десятилетнее исследование. Сундук 1981; 80: 127–31. https://doi.org/www.dx.doi.org/10.1378/chest.80.2.127. PMID: 6265156
PubMed Google ученый
Слай П.Д., Сото-Кирос М.Э., Ландау Л.И., Хадсон И., Ньютон-Джон Х. Факторы, предрасполагающие к нарушению функции легких после аденовирусной пневмонии 7-го типа. Arch Dis Child 1984; 59: 935–9.https://doi.org/www.dx.doi.org/10.1136/adc.59.10.935. PMID: 6093715
CAS PubMed PubMed Central Google ученый
Sabato AR, Martin AJ, Marmion BP, Kok TW, Cooper DM. Mycoplasma pneumoniae: острое заболевание, антибиотики и последующая легочная функция. Arch Dis Child 1984; 59: 1034–7. https://doi.org/www.dx.doi.org/10.1136/adc.59.11.1034. PMID: 6508338
CAS PubMed PubMed Central Google ученый
Ким С.К., Чанг С.Й., Ким Дж.С., Ким В.С., Пак Й., Ко Й. Поздние отклонения от нормы при компьютерной томографии высокого разрешения после микоплазменной пневмонии. Педиатрия 2000; 105: 372–8. https://doi.org/www.dx.doi.org/10.1542/peds.105.2.372. PMID: 10654958
CAS PubMed Google ученый
Мок Дж. Ю., Инглис Дж. М., Симпсон Х. Инфекция Mycoplasma pneumoniae. Ретроспективный обзор 103 госпитализированных детей. Acta Paediatr Scand 1979; 68: 833–9.https://doi.org/www.dx.doi.org/10.1111/j.1651-2227.1979.tb08220.x. PMID: 539406
CAS PubMed Google ученый
Ceruti E, Contreras J, Neira M. Стафилококковая пневмония в детстве. Долгосрочное наблюдение, включая исследования функции легких. Ам Дж. Дис Чайлд 1971; 122: 386–92. https://doi.org/www.dx.doi.org/10.1001/archpedi.1971.02110050056004. PMID: 5129527
CAS PubMed Google ученый
Баркер Д. Д., Осмонд С. Инфекция дыхательных путей у детей и хронический бронхит у взрослых в Англии и Уэльсе. Br Med J (Clin Res Ed) 1986; 293: 12715. PMID: 3096461 https://doi.org/www.dx.doi.org/10.1136/bmj.293.6557.1271
CAS PubMed Google ученый
Chang AB, Bell SC, Torzillo PJ, King PT, Maguire GP, Byrnes CA и др .; расширенная группа голосования. Хронические гнойные заболевания легких и бронхоэктазы у детей и взрослых в рекомендациях Австралии и Новой Зеландии Торакального общества Австралии и Новой Зеландии.Med J Aust 2015; 202: 21–3. https://doi.org/www.dx.doi.org/10.5694/mjac14.00287. PMID: 25588439
Google ученый
Синглтон Р., Моррис А., Реддинг Дж., Опрос Дж., Холк П., Мартинес П. и др. Бронхоэктатическая болезнь у детей коренного населения Аляски: причины и клиническое течение. Педиатр Пульмонол 2000; 29: 182–7. PMID: 10686038
CAS PubMed Google ученый
Валерий П.К., Торзилло П.Дж., Малхолланд К., Бойс, Северная Каролина, Парди Д.М., Чанг А.Б.Больничное исследование бронхоэктазов у детей коренных народов в Центральной Австралии. Pediatr Infect Dis J 2004; 23: 902–8. https://doi.org/www.dx.doi.org/10.1097/01.inf.0000142508.33623.2f. PMID: 15602188
PubMed Google ученый
Синглтон RJ, Валери П.К., Моррис П., Бирнс Калифорния, Гримвуд К., Реддинг Дж. И др. Дети коренных народов из трех стран с хроническим гнойным заболеванием легких / бронхоэктазами без кистозного фиброза.Педиатр Пульмонол 2014; 49: 189–200. https://doi.org/www.dx.doi.org/10.1002/ppul.22763. PMID: 23401398
PubMed Google ученый
Brower KS, Del Vecchio MT, Aronoff SC. Этиология бронхоэктазов, не связанных с CF, в детстве: систематический обзор 989 субъектов. BMC Pediatr 2014; 14: 4. https://doi.org/www.dx.doi.org/10.1186/s12887-014-0299-y. PMID: 254
PubMed PubMed Central Google ученый
Пастер М.С., Хеллиуэлл С.М., Хоутон С.Дж., Уэбб С.К., Фоверакер Дж. Э., Колден Р.А. и др. Исследование причинных факторов у пациентов с бронхоэктазами. Am J Respir Crit Care Med 2000; 162: 1277–84. https://doi.org/www.dx.doi.org/10.1164/ajrccm.162.4.90. PMID: 11029331
CAS PubMed Google ученый
King PT, Holdsworth SR, Farmer M, Freezer N, Villanueva E, Holmes PW. Фенотипы бронхоэктазов у взрослых: начало продуктивного кашля в детстве и в зрелом возрасте.ХОБЛ 2009; 6: 130–6. https://doi.org/www.dx.doi.org/10.1080/15412550
6934. PMID: 19378226
PubMed Google ученый
Shoemark A, Ozerovitch L, Wilson R. Этиология у взрослых пациентов с бронхоэктазами. Респир Мед 2007; 101: 1163–70. https://doi.org/www.dx.doi.org/10.1016/j.rmed.2006.11.008. PMID: 17223027
CAS PubMed Google ученый
Дагли Э.Бронхоэктазы без кистозного фиброза. Педиатр Респир Ред. 2000; 1: 64–70. https://doi.org/www.dx.doi.org/10.1053/prrv.2000.0011. PMID: 16263448
CAS PubMed Google ученый
Сванес К., Суньер Дж., Плана Е., Дхармаж С., Генрих Дж., Джарвис Д. и др. Истоки хронической обструктивной болезни легких в раннем возрасте. Thorax 2010; 65: 14–20. https://doi.org/www.dx.doi.org/10.1136/thx.2008.112136. PMID: 19729360
CAS PubMed Google ученый
Бритт Р.Д. мл., Факш А., Фогель Э, Мартин Р.Дж., Пабелик К.М., Пракаш Ю.С. Перинатальные факторы при неонатальных и детских заболеваниях легких. Эксперт Рев Респир Мед 2013; 7: 515–31. https://doi.org/www.dx.doi.org/10.1586/17476348.2013.838020. PMID: 240
CAS PubMed PubMed Central Google ученый
Смит Л.Дж., Маккей К.О., ван Асперен П.П., Селвадурай Х., Фицджеральд Д.А. Нормальное развитие легкого и преждевременные роды. Педиатр Респир Ред. 2010; 11: 135–42.https://doi.org/www.dx.doi.org/10.1016/j.prrv.2009.12.006. PMID: 20692626
PubMed Google ученый
Stocks J, Hislop A, Sonnappa S. Раннее развитие легких: влияние на здоровье и болезни органов дыхания на протяжении всей жизни. Ланцет Респир Мед 2013; 1: 728–42. https://doi.org/www.dx.doi.org/10.1016/S2213-2600(13)70118-8. PMID: 24429276
PubMed Google ученый
Карраро С., Шелтема Н., Бонт Л., Баральди Э. Истоки хронических респираторных заболеваний в раннем возрасте: понимание и содействие здоровому старению. Eur Respir J 2014; 44: 1682–96. https://doi.org/www.dx.doi.org/10.1183/0
36.00084114. PMID: 25323240PubMed Google ученый
Hislop AA, Wigglesworth JS, Desai R. Альвеолярное развитие плода и младенца человека. Early Hum Dev 1986; 13: 1–11. https://doi.org/www.dx.doi.org / 10.1016 / 0378-3782 (86) -7. PMID: 3956418
CAS PubMed Google ученый
Fuchs O, von Mutius E. Пренатальные и детские инфекции: значение для развития и лечения детской астмы. Ланцет Респир Мед 2013; 1: 743–54. https://doi.org/www.dx.doi.org/10.1016/S2213-2600(13)70145-0. PMID: 24429277
PubMed Google ученый
Росси Г.А., Колин А.А. Инфантильный респираторно-синцитиальный вирус и риновирусные инфекции человека: соответствующая роль в возникновении и сохранении хрипов. Eur Respir J 2015; 45: 774–89. https://doi.org/www.dx.doi.org/10.1183/0
36.00062714. PMID: 25359340CAS PubMed Google ученый
Сахебджами Х. Питание, структура и функция легких. Exp Lung Res 1993; 19: 105–24. https://doi.org/www.dx.doi.org/10.3109/01
93014.PMID: 8467757
CAS PubMed Google ученый
Сахебджами Х., Макги Дж. Влияние голодания на механику и биохимию легких у молодых и старых крыс. J. Appl Physiol (1985) 1985; 58: 778–84. PMID: 3156843
CAS PubMed Google ученый
Мариц Г., Пробин М., Де Маттео Р., Снибсон К., Хардинг Р. На паренхиму легких в зрелом возрасте влияет постнатальный рост, но не умеренные преждевременные роды у овец.Неонатология 2008; 93: 28–35. https://doi.org/www.dx.doi.org/10.1159/000105522. PMID: 17630495
PubMed Google ученый
Collins MH, Moessinger AC, Kleinerman J, Bassi J, Rosso P, Collins AM et al. Гипоплазия легких плода, связанная с курением матери: морфометрический анализ. Pediatr Res 1985; 19: 408–12. https://doi.org/www.dx.doi.org/10.1203/00006450-198519040-00018. PMID: 4000765
CAS PubMed Google ученый
Мариц Г.С., Морли К.Дж., Хардинг Р. Происхождение нарушения структуры и функции легких на раннем этапе развития. Early Hum Dev 2005; 81: 763–71. https://doi.org/www.dx.doi.org/10.1016/j.earlhumdev.2005.07.002. PMID: 16081227
PubMed Google ученый
Blacquière MJ, Timens W., Melgert BN, Geerlings M, Postma DS, Hylkema MN. Курение матери во время беременности вызывает ремоделирование дыхательных путей у потомства мышей. Eur Respir J 2009; 33: 1133–40.https://doi.org/www.dx.doi.org/10.1183/0
36.00129608. PMID: 173PubMed Google ученый
Shaheen S, Barker DJ. Ранний рост легких и хроническая обструкция дыхательных путей. Thorax 1994; 49: 533–6. https://doi.org/www.dx.doi.org/10.1136/thx.49.6.533. PMID: 8016787
CAS PubMed PubMed Central Google ученый
Министерство здравоохранения и социальных служб США.Последствия для здоровья непроизвольного воздействия табачного дыма: отчет главного хирурга. Атланта, Джорджия: Министерство здравоохранения и социальных служб США, Центры по контролю и профилактике заболеваний, Координационный центр по укреплению здоровья, Национальный центр профилактики хронических заболеваний и укрепления здоровья, Управление по вопросам курения и здоровья, 2006 г.
Google ученый
DiFranza JR, Aligne CA, Weitzman M. Пренатальное и послеродовое воздействие табачного дыма в окружающей среде и здоровье детей.Педиатрия 2004; 113 Приложение: 1007–15. PMID: 15060193
PubMed Google ученый
Willemse BW, Postma DS, Timens W, ten Hacken NH. Влияние отказа от курения на респираторные симптомы, функцию легких, гиперчувствительность дыхательных путей и воспаление. Eur Respir J 2004; 23: 464–76. https://doi.org/www.dx.doi.org/10.1183/0
36.04.00012704. PMID: 15065840CAS PubMed Google ученый
Стивенсон А.Л., Том М., Бертьям Й., Сингер Л.Г., Аарон С.Д., Уитмор Г.А. и др. Современный анализ выживаемости людей с муковисцидозом: когортное исследование. Eur Respir J 2015; 45: 670–9. https://doi.org/www.dx.doi.org/10.1183/0
36.00119714. PMID: 25395034PubMed Google ученый
Холт П.Г. Механизм или механизмы, приводящие к возникновению атопической астмы: дыхательный микробиом младенца выходит на первый план.Журнал Allergy Clin Immunol 2015; 136: 15–22. PMID: 26145983 https://doi.org/www.dx.doi.org/10.1016/j.jaci.2015.05.011
PubMed Google ученый
Zomer-Kooijker K, Uiterwaal CS, van der Gugten AC, Wilbrink B, Bont LJ, van der Ent CK. Снижение функции легких предшествует тяжелой респираторно-синцитиальной вирусной инфекции и хрипу после респираторно-синцитиального вируса у доношенных детей. Eur Respir J 2014; 44: 666–74. https://doi.org/www.dx.doi.org / 10.1183 / 0
36.00009314. PMID: 24993909PubMed Google ученый
Gupta S, Siddiqui S, Haldar P, Raj JV, Entwisle JJ, Wardlaw AJ et al. Качественный анализ компьютерной томографии высокого разрешения при тяжелой астме. Сундук 2009; 136: 1521–8. https://doi.org/www.dx.doi.org/10.1378/chest.09-0174. PMID: 19542254
PubMed PubMed Central Google ученый
O’Donnell AE. Бронхоэктазы у пациентов с ХОБЛ: отдельный фенотип ХОБЛ? Сундук 2011; 140: 1107–8. https://doi.org/www.dx.doi.org/10.1378/chest.11-1484. PMID: 22045871
PubMed Google ученый
Hurst JR, Elborn JS, De Soyza A; BRONCH-UK Консорциум. Синдром перекрытия ХОБЛ и бронхоэктазов. Eur Respir J 2015; 45: 310–3. https://doi.org/www.dx.doi.org/10.1183/0
36.00170014. PMID: 25653262PubMed Google ученый
Бирнс, Калифорния, Видмар С., Чейни Дж. Л., Карлин Дж. Б., Армстронг Д. С., Купер П. Дж. И др .; Исследователи исследования ACFBAL. Проспективная оценка респираторных обострений у детей с муковисцидозом от скрининга новорожденных до 5 лет. Thorax 2013; 68: 643–51. https://doi.org/www.dx.doi.org/10.1136/thoraxjnl-2012-202342. PMID: 23345574
PubMed PubMed Central Google ученый
Carsin A, Gorincour G, Bresson V, Oudyi M, David M, Mancini J et al.Рентгенограммы грудной клетки новорожденных, госпитализированных по поводу острого бронхиолита: реальная информация или просто облучение ?. Arch Pediatr 2012; 19: 1308–15. https://doi.org/www.dx.doi.org/10.1016/j.arcped.2012.09.019. PMID: 23141565
CAS PubMed Google ученый
Тай А., Тран Х., Робертс М., Кларк Н., Уилсон Дж., Робертсон К.Ф. Связь между детской астмой и хронической обструктивной болезнью легких у взрослых. Thorax 2014; 69: 805–10.https://doi.org/www.dx.doi.org/10.1136/thoraxjnl-2013-204815. PMID: 24646659
PubMed Google ученый
Кусель М.М., Кебадзе Т., Джонстон С.Л., Холт П.Г., Хитрый П.Д. Лихорадочные респираторные заболевания в младенчестве и атопия являются факторами риска стойкой астмы и хрипов. Eur Respir J 2012; 39: 876–82. https://doi.org/www.dx.doi.org/10.1183/0
36.00193310. PMID: 21CAS PubMed Google ученый
Ore T, Ирландия P. Госпитализации и смертность от хронической обструктивной болезни легких в Виктории: анализ различий в зависимости от социально-экономического статуса [Epub до печати]. Aust N Z J Public Health 2015
Google ученый
Ли SJ, Ким SW, Kong KA, Ryu YJ, Lee JH, Chang JH. Факторы риска хронической обструктивной болезни легких среди некурящих в Корее. Int J Chron Obstruct Pulmon Dis 2015; 10: 497–506. https: // doi.org / www.dx.doi.org / 10.2147 / COPD.S77662. PMID: 25784796
PubMed PubMed Central Google ученый
le Roux DM, Myer L, Nicol MP, Zar HJ. Заболеваемость и тяжесть детской пневмонии на первом году жизни в южноафриканской когорте новорожденных: исследование здоровья детей Дракенштейна. Lancet Glob Health 2015; 3: e95–103. https://doi.org/www.dx.doi.org/10.1016/S2214-109X(14)70360-2. PMID: 25617203
PubMed Google ученый
Feldman AS, He Y, Moore ML, Hershenson MB, Hartert TV. К первичной профилактике астмы. Обзор доказательств того, что респираторные вирусные инфекции в раннем возрасте являются изменяемыми факторами риска для предотвращения детской астмы. Am J Respir Crit Care Med 2015; 191: 34–44. https://doi.org/www.dx.doi.org/10.1164/rccm.201405-0901PP. PMID: 25369458
PubMed PubMed Central Google ученый
Zar HJ, Ferkol TW. Глобальное бремя респираторных заболеваний — влияние на здоровье детей.Педиатр Пульмонол 2014; 49: 430–4. https://doi.org/www.dx.doi.org/10.1002/ppul.23030. PMID: 24610581
PubMed Google ученый
Chang AB, Marsh RL, Upham JW, Hoffman LR, Smith-Vaughan H, Holt D. et al. На пути к сокращению неравенства в состоянии здоровья легких у детей коренного населения Австралии и новозеландских детей маори. Фронт Педиатр 2015; 3: 9. https://doi.org/www.dx.doi.org/10.3389/fped.2015.00009. PMID: 25741502
PubMed PubMed Central Google ученый
Всемирная организация здравоохранения. Хронические респираторные заболевания. Бремя ХОБЛ. https://doi.org/www.who.int/respiratory/copd/burden/en; по состоянию на 24 апреля 2015 г.
Google ученый
Salvi SS, Barnes PJ. Хроническая обструктивная болезнь легких у некурящих. Ланцет 2009; 374: 733–43. https://doi.org/www.dx.doi.org/10.1016/S0140-6736(09)61303-9. PMID: 19716966
PubMed Google ученый
Обновленная информация о лечении и профилактике внебольничной пневмонии у детей
US Pharm. 2012; 37 (3): HS-12-HS-15.
По оценкам Всемирной организации здравоохранения, более 150 миллионов случаи пневмонии ежегодно возникают у детей в возрасте до 5 лет. 1 Пневмония является ведущей причиной заболеваемости и смертности в этой населения, в результате чего ежегодно умирает около 1,4 миллиона человек — более чем СПИД, малярия и туберкулез вместе взятые. 2 Пока детская пневмония более распространена и смертельна в развивающихся мире, это обычное явление в Европе и Северной Америке, частота встречаемости 4 случаев на 100 детей дошкольного возраста, 2 случая на 100 детей в возрасте от 5 лет до 9 лет и 1 случай на 100 детей в возрасте от 9 до 15 лет. 1-3 CDC сообщил, что с 2008 по 2009 год уровень младенческой смертности от пневмонии в США было 5,1 смертей на 100 000 человек. 4
Практическое руководство по ведению взрослых с внебольничная пневмония (ВП) снижает сопутствующая заболеваемость и смертность. 5,6 В попытке экстраполировать эти положительные результаты на педиатрическую популяцию, Общество педиатрических инфекционных болезней (PIDS) и инфекционные заболевания Общество Америки (IDSA) выпустило новые (август 2011 г.) руководящие принципы для ведение ВП у младенцев и детей в возрасте> 3 месяцев. 7 Этот обзор предназначен для обучения фармацевтов и фармацевтов. о правильном лечении ВП у иммунокомпетентных детей в соответствии с этими руководящими принципами.
Этиология и факторы риска
Определить причину пневмонии у детей часто бывает сложно. Мокроту из нижних дыхательных путей редко можно получить из дети. Как и у взрослых, культивирование верхних дыхательных путей необходимо. небольшая ценность, так как нормальная флора в этой области не может быть ответственной от пневмонии. 8 Несколько исследований изучали микробную этиологию ВП. 9–12 Эти исследования значительно различаются по своим этиологическим данным. Использование различные оценочные лабораторные тесты между исследованиями представляют проблему в сравнении причин пневмонии. Несмотря на эти вариации, это широко признано, что наиболее известные патогены, вызывающие ВП в дети носят вирусный и бактериальный характер. 7,8 Важно отметить, что дети часто страдают сочетанными инфекциями, вызванными несколькими вирусами, бактериями или обоими. 7,8
Детская ВП имеет возрастную причинно-следственную связь, поскольку дети могут подвергается воздействию различных патогенов в различных возрастных условиях (дома, детский сад, школа) и потому, что с развитием иммунитета у детей снижается вероятность заражения определенными инфекциями и больше вероятно развитие других. 7,8 У детей в возрасте от 3 месяцев до 5 лет вирусы являются наиболее частой причиной пневмонии, но также распространены Streptococcus pneumoniae и атипичные бактерии, особенно Mycoplasma pneumoniae и Chlamydophila pneumoniae . 7 У детей старше 5 лет наиболее важными причинами пневмонии являются S pneumoniae , M pneumoniae и C pneumoniae . 7 Микроорганизмы, наиболее часто вызываемые пневмонией у детей, перечислены в ТАБЛИЦЕ 1 . 7-12
Есть несколько факторов, которые могут увеличить риск ребенка приобретение CAP. Иммунологические нарушения, гематологические нарушения, сердечные состояния, а хронические легочные состояния считаются значительными факторы риска пневмонии. 7 Другие факторы включают ранее существовавшие заболевания, такие как ВИЧ-инфекция и корь. 2 Кроме того, недоедающие дети и младенцы, не являющиеся исключительно на грудном вскармливании с большей вероятностью будет ослаблена иммунная система, которая увеличивает риск заражения пневмонией. 2 Наконец, факторы окружающей среды, в том числе загрязнение воздуха, проживание в многолюдном Домашнее курение и курение родителей повышают риск заражения ребенка. 2
Патофизиология
Пневмония возникает в результате распространения патогенных микробов и реакция хозяина на вредные микроорганизмы в альвеолярном уровень нижних дыхательных путей. 13 Микроорганизмы могут получить доступ к нижним дыхательным путям с помощью четырех различных пути: вдыхание загрязненных капель, аспирация содержимое ротоглотки или желудочно-кишечного тракта, гематогенное распространение и прогрессирующее распространение от смежного очага инфекции. 13 Пневмония возникает после иммунной и неиммунной защиты организма. нарушаются и проявляются, когда способность альвеолярных макрофагов к проглатывание, уничтожение и удаление микроорганизмов превышает количество возбудители. 13
Клиническая презентация
Ни один признак или симптом не является патогномоничным для пневмонии у детей. Хотя сочетание жара и кашля наводит на мысль о пневмонии, клинические проявления могут быть неявными или вводящими в заблуждение. 14 Младенцы может проявляться токсичным внешним видом и неспецифическими симптомами, включая плохое питание, гипотония, вялость, вялость и апноэ. 14 Дети более старшего возраста чаще имеют типичные признаки и симптомы пневмонии. 14 Самыми сильными предикторами пневмонии у детей являются лихорадка, кашель, цианоз, расширение носа, втягивание, хрипы, тахипноэ и уменьшение звуки дыхания. 14
Лечение и профилактика
Эмпирическая терапия ВП у детей должна быть направлена на скорее всего возбудители. Поскольку пневмония у младенцев и детей раннего возраста обычно вызывается вирусами, антибактериальная терапия не всегда необходима при это население. ТАБЛИЦА 2 обобщает эмпирическое лечение ВП у детей на основе рекомендаций PIDS / IDSA 2011 года. 7,15 Продолжительность терапии обычно составляет 10 дней при бактериальной пневмонии и 5 дней при гриппозной пневмонии. 7 Некоторые побочные реакции, связанные с противомикробными препаратами, часто используемыми для лечения ВП у детей, выделены в ТАБЛИЦЕ 3 . 15
Три из наиболее частых причин пневмонии у детей могут быть: предотвращены с использованием лицензированных в настоящее время вакцин. Во всем мире на S pneumoniae и Haemophilus influenzae типа b (Hib) приходится примерно половина случаев смерти от пневмонии у детей в возрасте <5 лет. 16 Регулярная иммунизация против этих патогенов значительно снизила заболеваемость и тяжесть этих видов пневмоний в развитых Мир. CDC сообщил, что после введения гептавалентная пневмококковая конъюгированная вакцина 2000 г., тяжелая пневмококковая инфекция. заболеваемость снизилась почти на 80% у детей в возрасте до 5 лет. 17 В 2010 г. была представлена 13-валентная пневмококковая конъюгированная вакцина. дополнительно расширить охват, включив серотип 19A, наиболее распространенный серотип, часто устойчивый к антибиотикам. 18 CDC также отметили, что заболеваемость Hib снизилась на 99% в дети в возрасте <5 лет после введения Hib конъюгированная вакцина в 1990 году. 19 Есть данные, что вакцинация детей от гриппа снижает заболеваемость заболевания и осложнения, связанные с гриппом, особенно бактериальные пневмония, вызванная S pneumoniae и S aureus . 20 Вакцины, обычно рекомендуемые для профилактики детской пневмонии, вместе с их расписаниями согласно Консультативному комитету CDC по Практики иммунизации перечислены в ТАБЛИЦЕ 4 . 21,22
Роль фармацевта
Фармацевты должны активно взаимодействовать с другими клиницистами, чтобы рекомендовать наиболее подходящая антимикробная схема лечения конкретного ребенка с пневмонией, включая дозировку и продолжительность терапии. Фармацевты хорошо обучены оценивать пациентов на эффективность и безопасность антимикробных схем, включая наблюдение за детьми на предмет побочные реакции и взаимодействия. Фармацевты должны обучать медицине профессионалов и пациентов о разумном и правильном использовании противомикробные препараты для ограничения распространения резистентности, уменьшения побочных эффектов, и контролировать расходы.Наконец, фармацевты играют ключевую роль в предотвращение ВП, выступая в качестве защитников иммунизации, фасилитаторов и администраторы, если применимо.
ССЫЛКИ 1. Рудан И., Томаскович Л., Боски-Пинто С. и др. Глобальная оценка
заболеваемость клинической пневмонией среди детей до пяти лет
возраст. Орган здоровья Bull World . 2004; 82: 895-903.
2. Всемирная организация здравоохранения. Пневмония. Информационный бюллетень № 331. Октябрь
2011. www.who.int/mediacentre/factsheets/fs331/en/index.html. Доступно
19 ноября 2011 г.
3. Денни Ф. В., Клайд В. А. Младший. Острые инфекции нижних дыхательных путей у негоспитализированных детей. J Pediatr. 1986; 108: 635-646. 4. Кочанек К.Д., Сюй Дж., Мерфи С.Л. и др. Смерти: предварительные данные для
2009. Национальные отчеты о статистике естественного движения населения, т. 59, нет. 4. Хяттсвилл,
MD: Национальный центр статистики здравоохранения; 2011 г.
5. Дин NC, Бейтман К.А., Доннелли С.М. и др. Улучшенная клиническая
результаты с использованием рекомендаций по внебольничной пневмонии. Сундук. 2006; 130: 794-799.
6. МакКейб С., Киршнер С., Чжан Х. и др. Согласованная с рекомендациями терапия
и снижение смертности и продолжительности пребывания у взрослых с
внебольничная пневмония: игра по правилам. Arch Intern Med. 2009; 169: 1525-1531.
7. Брэдли Дж. С., Байингтон С. Л., Шах С. С. и др. Управление
внебольничная пневмония у младенцев и детей старше 3 месяцев
возраста: руководство по клинической практике Детского инфекционного
Общество болезней и Общество инфекционных болезней Америки. Clin Infect Dis. 2011; 53: e25-e76.
8. Макинтош К. Внебольничная пневмония у детей. N Engl J Med . 2002; 346: 429-437.
9. Cevey-Macherel M, Galetto-Lacour A, Gervaix A, et al. Этиология
внебольничная пневмония у госпитализированных детей по данным ВОЗ
клинические рекомендации. Eur J Pediatr. 2009; 168: 1429-1436.
10. Michelow IC, Olsen K, Lozano J, et al. Эпидемиология и клиническая
характеристика внебольничной пневмонии у госпитализированных
дети. Педиатрия . 2004; 113: 701-707.
11. Цолия М.Н., Псаррас С., Боссиос А. и др. Этиология
внебольничная пневмония у госпитализированных детей школьного возраста:
доказательства высокой распространенности вирусных инфекций. Clin Infect Dis. 2004; 39: 681-686.
12. Эспозито С., Бозис С., Каванья Р. и др. Характеристика Streptococcus pneumoniae и атипичных бактериальных инфекций у детей 2-5 лет с внебольничной пневмонией. Clin Infect Dis. 2002; 35: 1345-1352.
13. Манделл Л.А., Вундеринк Р. Пневмония. В: Каспер Д.Л., Фаучи А.С., ред. Инфекционные болезни Харрисона. Нью-Йорк, Нью-Йорк: McGraw-Hill Medical; 2010: 188-201.
14. Остапчук М., Робертс Д.М., Хадди Р. Внебольничная пневмония у младенцев и детей. Ам Фам Врач . 2004; 70: 899-908.
15. Lexi-Comp Online [онлайн-база данных]. Хадсон, Огайо: Lexi-Comp, Inc; 2011. www.lexi.com. По состоянию на 21 ноября 2011 г.
16. Объявление: Всемирный день борьбы с пневмонией — 2 ноября 2009 г. MMWR . 2009; 58: 1184.
17. CDC. Конъюгированная пневмококковая вакцина: что нужно знать.
www.cdc.gov/vaccines/pubs/vis/downloads/vis-pcv.pdf. По состоянию на ноябрь
20, 2011.
18. CDC. Вакцина PCV13 (пневмококковый конъюгат) для поставщиков.
www.cdc.gov/vaccines/vpd-vac/pneumo/vac-PCV13-hcp-faqs.htm. Доступно
20 ноября 2011 г.
19. CDC. Haemophilus influenzae болезнь серотипа b (Hib). www.cdc.gov/ncidod/dbmd/diseaseinfo/haeminfluserob_t.htm. Доступ 20 ноября 2011 г.
20. Fiore AE, Uyeki TM, Broder K, et al. Профилактика и контроль
гриппа с вакцинами: рекомендации Консультативного комитета по
Практика иммунизации (ACIP), 2010. MMWR Recomm Rep . 2010; 59: 1-62.
21. CDC. Рекомендуемый график иммунизации для лиц в возрасте от 0 до
6 лет — США, 2012 г.
www.cdc.gov/vaccines/recs/schedules/downloads/child/0-6yrs-schedule-pr.pdf.
По состоянию на 7 февраля 2012 г.
22. CDC. Рекомендуемый график иммунизации для лиц в возрасте от 7 до
18 лет — США, 2012 г.www.cdc.gov/vaccines/recs/schedules/downloads/child/7-18yrs-schedule-pr.pdf.
По состоянию на 7 февраля 2012 г.
Чтобы прокомментировать эту статью, свяжитесь с [email protected].
Типы, причины, признаки и лечение
Последнее обновление
Пневмония поражает одно или оба легких, в результате чего воздушные мешочки заполняются слизью, гноем и другой жидкостью, что затрудняет дыхание. У младенцев может развиться пневмония после гриппа или простуды, и вирусы являются наиболее частой причиной инфекции.У детей со слабой иммунной системой тяжелая пневмония, если ее не лечить, может быть потенциально опасной для жизни. Продолжайте читать, чтобы узнать все о различных типах пневмонии и о том, как заботиться о своем ребенке, если он страдает.
Что такое пневмония?
Когда легкие заражаются различными типами бактерий и вирусов, поражающих дыхательную систему, это называется пневмонией. Это может повлиять на одно или оба легких и потенциально может вызвать у человека серьезное заболевание. Воздушные мешочки в легких воспаляются из-за инфекции и заполняются гноем и другими жидкостями, затрудняющими дыхание.Обычным симптомом является кашель, за которым следует густая слизь (мокрота) из легких, которая может быть зеленой, коричневой или с оттенком крови. У людей развивается пневмония после простуды или гриппа, часто в зимние месяцы.
Пневмония может развиться без предупреждения в течение дня, двух или нескольких дней. Это можно принять за простуду и кашель, которые являются одними из первых и наиболее распространенных симптомов. Пневмонию можно лечить дома, и она проходит примерно через две-три недели. Это может быть тяжелым и опасным для младенцев, пожилых людей и людей с другими заболеваниями.Они могут серьезно заболеть, и им может потребоваться госпитализация.
Какие бывают типы пневмонии?
Пневмония — это общий термин для обозначения инфекции легких, которая может быть вызвана множеством различных организмов. Он разделен на две категории: бактериальная и вирусная пневмония. Маленькие дети и младенцы чаще заболевают пневмонией, вызываемой вирусами, такими как респираторно-синцитиальный вирус (RSV). Пневмония у младенцев может быть вызвана патогенами, такими как стрептококк группы B (GBS), который обычно заражается при рождении во время нормальных родов.У детей старшего возраста пневмония может развиться из-за различных других вирусных и бактериальных инфекций легких.
1. Бактериальная пневмония
Бактериальная пневмония характеризуется внезапным появлением таких симптомов, как высокая температура, кашель и учащенное дыхание. Младенцы тоже плохо питаются и кажутся очень больными. Другие симптомы включают учащение пульса, посинение губ и ногтей, а также проблемы с дыханием (затрудненное дыхание с опущением грудной клетки и расширенными ноздрями). Бактериальная пневмония может быть вызвана такими организмами, как Chlamydophila pneumoniae, Mycoplasma pneumoniae и Streptococcus pneumoniae, и это лишь некоторые из них.Инфекция, вызываемая Mycoplasma pneumoniae, обычно проявляется более легкими симптомами даже у детей и часто называется атипичной пневмонией или пневмонией при ходьбе. Это наиболее распространено среди детей школьного возраста и недостаточно серьезно, чтобы удерживать их на постельном режиме. Чаще всего развивается летом и передается от человека к человеку. Инфекция хорошо реагирует на антибиотики, и у людей вырабатывается определенный уровень иммунитета, хотя возможно последующее заражение.
2. Вирусная пневмония
Обычно вирусная пневмония начинается с простуды или гриппа, и симптомы неуклонно ухудшаются с течением времени.Вирусная пневмония протекает умеренно и не так внезапно, как бактериальная пневмония. Он поражает детей в возрасте от четырех до пяти лет, и у пораженных детей есть симптомы, типичные для других вирусов, таких как: лихорадка, боль в горле, кашель, заложенность носа, потеря аппетита, диарея и недостаток энергии. Температура может достигать 101,5 градуса по Фаренгейту, и у некоторых детей может наблюдаться хрип. Хотя эта пневмония менее серьезна, чем бактериальная пневмония, она может сделать детей более восприимчивыми к бактериальным заболеваниям.Вирусы, вызывающие пневмонию, обычно включают вирус гриппа, респираторно-синцитиальный вирус, аденовирус и вирус парагриппа.
Что вызывает пневмонию?
Пневмония может быть вызвана различными патогенами, такими как бактерии, вирусы, грибки и паразиты. Большинство случаев вирусные и бактериальные. Часто начинается инфекция верхних дыхательных путей, которая поражает нос и горло. Симптомы проявляются через два-три дня, и инфекция медленно распространяется в легкие.Это заставляет легкие заполняться лейкоцитами, слизью и жидкостью, которые начинают собираться в воздушных мешочках легких. Вызванная таким образом закупорка мешает беспрепятственному прохождению воздуха, затрудняя дыхание.
Симптомы дают важную информацию о том, какой организм вызывает пневмонию. Дети с пневмонией, вызванной бактериями, могут довольно быстро заболеть из-за внезапной высокой температуры и учащенного дыхания. Пневмония, вызванная вирусом, будет проявлять симптомы постепенно и менее серьезно.
Признаки и симптомы пневмонии у младенцев
Отведите ребенка к педиатру, если вы заметили такие симптомы, как:
Лихорадка, сопровождающаяся ознобом и потливостью.
Сильный кашель с отхаркиванием густой мокроты зеленого, желтого или с пятнами крови.
Ребенок в целом нездоров, потерял аппетит
Более серьезные симптомы пневмонии, требующие госпитализации, включают:
Учащенное поверхностное дыхание.Кожа между ребрами, под грудной клеткой и над ключицей, кажется, втягивается с каждым вдохом.
Ребенок выпил меньше половины нормального количества жидкости за последние 24 часа.
Свистящее дыхание (слышимый грубый свистящий звук при каждом вдохе).
Посинели губы и ногти.
Пневмония может быстро развиться в течение одного-двух дней или нескольких дней, в зависимости от возбудителя.В обоих случаях это могло показаться сильной простудой, и кашель — один из первых признаков.
Педиатр обследует грудную клетку с помощью стетоскопа, чтобы уловить потрескивающие звуки и звук жидкости. Также будут проверяться частота сердечных сокращений и дыхание ребенка, а также другие симптомы. Рентген грудной клетки также может быть сделан, чтобы проверить, какая часть легких была поражена, если ребенок кажется особенно нездоровым. Также может быть проведен анализ крови или слизи, чтобы определить, является ли он бактериальным или вирусным.
Как лечить пневмонию у младенцев
Если педиатр считает, что пневмония легкая, то ребенка можно лечить дома. Вирусная пневмония обычно проходит сама по себе со временем, поскольку иммунная система ребенка борется с вирусом. Бактериальную пневмонию лечат антибиотиками. Если ребенок лечится дома, может быть трудно определить, является ли инфекция бактериальной или вирусной, поскольку не существует тестов для определения возбудителя. В таких случаях врач назначит курс антибиотиков, чтобы убедиться, что ребенок находится в безопасности.
Лечение пневмонии
Если пневмония вызвана бактериями, ребенку назначают курс антибиотиков. Они могут быть в таблетированной или жидкой форме. Значительное улучшение будет заметно в течение первых 48 часов, но кашель сохранится еще несколько дней. Совершенно необходимо закончить полный курс антибиотиков, даже если ребенку стало лучше.
Если ребенку трудно дышать, и его состояние не улучшается через 48 часов и появляются признаки ухудшения температуры, потребуется госпитализация.Кроме того, дети младше 6 месяцев будут госпитализированы с большей вероятностью. Врачи в больнице позаботятся о том, чтобы ребенок получал достаточно жидкости и антибиотиков с помощью капельницы. Если есть проблемы с дыханием, дополнительный кислород будет обеспечен через маску.
От степени тяжести пневмонии зависит, как долго ребенок находится в больнице. В более легких случаях может потребоваться день или два в больнице, в то время как в тяжелых случаях потребуется пять или шесть дней в больнице. Если ребенок хорошо выздоравливает после выписки, последующее лечение может не потребоваться.Если симптомы не исчезнут, для дальнейшего обследования будет проведен рентген грудной клетки.
Некоторые признаки, на которые следует обратить внимание перед госпитализацией:
Ребенку трудно дышать или ему трудно дышать
Ребенок обезвожен, так как не ест и не пьет воду
Ребенок слишком мал, чтобы принимать антибиотики через рот
Уровень кислорода в крови ребенка очень низкий
У ребенка другие заболевания сердца, легких или иммунной системы
Как позаботиться о ребенке дома
Если у ребенка легкая пневмония или пневмония, вызванная вирусом, становится возможным лечение дома.Если через 48 часов после начала приема антибиотиков состояние стабилизируется, ребенка госпитализировать не нужно. Есть много других процедур, которые можно проводить параллельно, чтобы облегчить дискомфорт ребенка. Важно, чтобы ребенок много отдыхал в течение дня. Для снижения температуры по рекомендации врача можно назначить детский парацетамол или детский ибупрофен. Детям старше двух месяцев можно принимать детский парацетамол. Если им больше трех месяцев и они весят не менее 5 килограммов, они могут принимать ибупрофен.Убедитесь, что вы правильно прочитали дозировку, указанную на упаковке, и в случае сомнений проконсультируйтесь с врачом или фармацевтом. Также не давайте ребенку какие-либо лекарства от простуды и кашля, отпускаемые без рецепта. Они не подходят для детей младше шести лет из-за риска побочных эффектов.
Вот несколько советов по уходу за малышом дома .:
Попробуйте использовать увлажнитель с прохладным туманом, если у ребенка бактериальная пневмония.
Убедитесь, что он много отдыхает.
Даже если ваш ребенок может не сильно хотеть каждого, важно, чтобы он гидратировался. Часто давайте ему небольшое количество воды или грудного молока.
Мокрые подгузники — признак того, что он достаточно выпивает, поэтому регулярно проверяйте их.
Если у него болит живот или грудь, дайте ему обезболивающее, например ибупрофен или парацетамол для младенцев.
Не давайте ему лекарства от кашля без консультации с врачом.
Не курите рядом с ребенком и не позволяйте ему вдыхать пыль или дым снаружи.
Намочите ребенка губкой, чтобы снизить температуру тела.
Как предотвратить пневмонию
Обеспечить своевременность всех прививок
Пневмококковая вакцина (PCV) вводится для защиты от патогенов, вызывающих пневмонию, сепсис (заражение крови) и менингит. Некоторые другие вакцины, которые вводят от таких болезней, как дифтерия, Hib и коклюш, также предотвращают пневмонию.
Соблюдайте личную гигиену
Держите руки в чистоте, когда берете ребенка на руки. Если вы наняли для ребенка няню, убедитесь, что она соблюдает правила гигиены. Прикрывайте рот, когда кашляете, и часто мойте руки и руки ребенка, чтобы предотвратить появление микробов. Регулярно дезинфицируйте игрушки, бутылочки для кормления, посуду и другие предметы, в которых могут скапливаться микробы.
Сделайте дом бездымным
Если вы или ваш партнер курите, попробуйте бросить.В противном случае курите вне дома, оставаясь достаточно далеко. Исследования показывают, что дети, подвергающиеся воздействию сигаретного дыма, чаще болеют и более подвержены таким заболеваниям, как астма, простуда, ушные инфекции и пневмония.
Важно, чтобы ваш ребенок хорошо питался, чтобы он был достаточно сильным, чтобы бороться с инфекциями. Исключительно грудное вскармливание в течение первых шести месяцев — идеальный способ укрепить развивающуюся иммунную систему вашего ребенка. Грудное молоко содержит антитела, вырабатываемые вашим организмом, которые помогают ребенку бороться с инфекциями, пока его иммунная система все еще развивается.По мере того, как вы постепенно приучаете его к твердой пище, грудное молоко должно оставаться важным источником антител и питательных веществ, пока он полностью не отлучится от груди.
Недоношенные дети с самого начала нуждаются в особом уходе, поскольку их иммунная система, как правило, слабее, что делает их предрасположенными к инфекциям.
Благодаря современным вакцинам, правильному питанию и гигиене можно предотвратить пневмонию. Даже если ваш ребенок заболел пневмонией, при своевременном лечении и уходе он может полностью выздороветь.
Также прочтите: Бронхиолит у младенцев: причины, признаки и лечение
Респираторно-синцитиальный вирус (RSV)
О респираторно-синцитиальном вирусе (RSV)
Ключевые факты о респираторно-синцитиальном вирусе
- Респираторно-синцитиальный вирус (RSV) обычно поражает детей в возрасте 2 лет и младше.
- Инфекции, связанные с РСВ, у детей в возрасте до 5 лет составляют более 2 миллионов обращений к врачу или в отделения неотложной помощи каждый год.
- RSV является основной причиной содержания в больнице младенцев в возрасте до 1 года.
RSV — распространенный респираторный вирус. Это означает, что он влияет на ваши легкие и дыхательные пути. Люди любого возраста могут заразиться RSV. У детей старшего возраста и взрослых он чаще всего вызывает симптомы со стороны верхних дыхательных путей («простуду»). Он может вызывать серьезные инфекции легких (например, бронхиолит и пневмонию) у очень маленьких детей, а также у детей или взрослых с другими серьезными проблемами со здоровьем.Эти проблемы включают сердечные заболевания, с которыми родился пациент, или болезни мышц и нервов.
RSV может передаваться только между людьми. Насколько серьезны симптомы, зависит от того, каким вирусом (или штаммом или ) заражается пациент. Есть штаммы А и В. RSV. Вирус передается от человека к человеку воздушно-капельным путем изо рта или носа, содержащих вирус. RSV может жить не менее получаса на руках и несколько часов на различных поверхностях. RSV вызывает эпидемии каждый год, обычно зимой и ранней весной.Когда начинаются эти эпидемии и как долго они продолжаются, зависит от региона.
Как RSV влияет на ваше тело
RSV может поражать любую часть дыхательных путей:
- Нос
- Горло
- Дыхательное горло или гортань
- Дыхательные трубки или бронхи
- Легкое
Раздражение (также называемое воспалением ) может быть сильным.
ИнфекцияRSV является наиболее серьезной, когда она поражает небольшие дыхательные трубки (называемые бронхиолами ) в легких.Это состояние называется острым бронхиолитом. RSV также может вызвать пневмонию — инфекцию в остальной части легкого. Поскольку часто бывает сложно отличить два заболевания, вызываемых RSV, медицинские работники часто используют термин инфекция нижних дыхательных путей . RSV является наиболее частой причиной этого состояния у младенцев.
Бронхиолит, вызванный RSV, вызывает сильное воспаление внутри бронхов и бронхиол. Он раздражает их внутреннюю оболочку (или эпителий , ) и заставляет опухать.Это разрушает составляющие его клетки, в том числе те, которые выводят слизь из легких. Когда слизь и разрушенные клетки забивают дыхательные трубки, пациенты не могут дышать так же легко. Пробки заполняют воздушные мешочки (называемые альвеол i) на концах дыхательных трубок (или альвеол ). Альвеолы перемещают кислород из легких в кровь. Если они заблокированы, в организм пациента поступает меньше кислорода.
Воспаление также вызывает сокращение мышц вокруг дыхательных трубок ( бронхоспазм ).Это закрывает дыхательные пути и затрудняет дыхание. Поскольку дети с RSV дышат намного быстрее и тяжелее, чем обычно, они теряют много жидкости через легкие и могут легко обезвоживаться.
Насколько серьезен RSV?
- У большинства людей (включая младенцев) обычно появляются лишь легкие симптомы простуды с заложенным или насморком и некоторым кашлем.
- Примерно от 25% до 40% больных младенцев и детей будут иметь бронхиолит или пневмонию, и примерно от 5% до 20% из них потребуется пребывание в больнице, включая интенсивную терапию.
- Большинству детей, которые обращаются в больницу по поводу RSV (особенно тех, кто находится в реанимации), исполнилось 6 месяцев или меньше.
- Поскольку люди не становятся полностью невосприимчивыми к RSV после заражения, они могут заразиться им снова и снова.
- Пожилые люди и люди с продолжающимся заболеванием сердца и легких или с ослабленной иммунной системой подвергаются высокому риску развития тяжелых симптомов в случае повторного заражения RSV.
Симптомы RSV
RSV имеет много разных симптомов. Они варьируются от легких до опасных для жизни.Какие симптомы и насколько они серьезны, зависят от многих факторов, включая штамм вируса и наличие у пациента других медицинских проблем.
Симптомы RSV следующие:
- Заложенный нос или насморк, легкий кашель и субфебрильная температура обычно появляются вначале как в легких, так и в более тяжелых случаях.
- Лающий кашель, который может означать сильный отек голосовых связок и вокруг них.
- Лихорадка, низкая (менее 101 ° F [38,3 ° C]) * или высокая (выше 103 ° F [39.5 ° C]) **
- Проблемы с дыханием при одной или нескольких из этих форм:
- Тахипноэ (учащенное дыхание). Сколько вдохов в минуту дети делают, зависит от их возраста. Однако, когда младенцы (даже самые маленькие) дышат более 60 раз в минуту, это ненормально. Для пациентов, которые уже дышат чаще, даже когда они здоровы (например, младенцы с заболеванием легких из-за недоношенного рождения), тахипноэ определяется как на 10-20 вдохов в минуту больше, чем обычно.
- Втягивание грудной клетки. Грудь ребенка «прогибается» между ребрами и под ними.
- Расширение носа. Ноздри ребенка «расширяются» с каждым вдохом.
- Свистящее дыхание (высокий свистящий звук при выдохе ребенка).
- Проблемы с питьем.
- Чувство усталости ( летаргия ) или вспыльчивости ( раздражительность ).
- Голубоватый цвет вокруг рта, губ и ногтей ( цианоз ).
- Остановка дыхания (или апноэ ) — частый симптом бронхиолита, вызванного RSV, среди младенцев, особенно рожденных недоношенными.
* Очень больные дети могут фактически иметь низкую температуру (ниже 99,5 ° F [37,5 ° C]), несмотря на теплую одежду и одеяла.
** У маленьких недоношенных детей даже ректальная температура выше 100 ° F (37,8 ° C), вероятно, является ненормальной.
Что вызывает RSV?
RSV вызывается вирусом, который распространяется, когда инфицированный человек кашляет или чихает. Вирус попадает в организм через нос или рот. Часто попадает через глаза. Это может произойти, когда люди протирают глаза после прикосновения к поверхности, покрытой RSV, от кашля или чихания.
Каковы факторы риска RSV?
Эти ситуации повышают вероятность заражения человека RSV:
- Места, переполненные людьми, которые могут быть инфицированы
- Контакт с другими детьми (например, в детских садах) или со старшими братьями или сестрами, обучающимися дома
Эти люди подвержены более высокому риску тяжелых форм RSV:
- Младенцы младше 6 месяцев (и особенно младше 3 месяцев)
- Младенцы, рожденные недоношенными
- Младенцы, рожденные с сердечными заболеваниями (так называемые врожденные пороки сердца)
- Младенцы с нервно-мышечными расстройствами (например атрофия)
- Младенцы, дети или взрослые с ослабленной иммунной системой из-за состояния, такого как первичный иммунодефицит или лечения, которое они получают (например, пациенты, проходящие химиотерапию)
- Люди с иммунодефицитом, в том числе с некоторыми трансплантированными органами, лейкемией, или ВИЧ / СПИД
- Взрослые с астмой, застойной сердечной недостаточностью или хронической обструктивной болезнью легких (ХОБЛ)
- Пациенты с синдромом Дауна
Диагностика RSV
ИнфекцияRSV часто обнаруживается с помощью теста.Тем не менее, во многих случаях RSV подтверждается только при осмотре пациента врачом.
Помимо симптомов, вызываемых RSV, он может ухудшить и другие состояния пациента. Эти состояния включают астму и ХОБЛ.
Когда вам следует обратиться к врачу?
Позвоните своему провайдеру, если вы или ваш ребенок:
- Проблемы с дыханием;
- Имеет плохой аппетит или менее активен;
- Обостряются симптомы простуды; или
- Имеет неглубокий кашель, который продолжается днем и ночью.
Как диагностируется RSV
Легкие инфекции RSV обычно вызывают проблемы только в верхних дыхательных путях (нос и горло). Легкие случаи имеют те же симптомы, что и простуда, и не требуют лабораторных анализов.
Когда RSV вызывает инфекцию нижних дыхательных путей (например, острый бронхиолит или пневмония), врач обычно диагностирует это. Медицинские работники осматривают пациентов и задают им или их опекунам вопросы о болезни. Эти случаи RSV начинаются как заболевание верхних дыхательных путей, которое ухудшается в течение нескольких дней.У пациентов все больше и больше затрудняется дыхание. Они начинают хрипеть и слышать потрескивание в обоих легких.
Медицинские работники могут заподозрить бронхиолит из-за RSV, если в сообществе было много случаев заболевания. Хотя RSV может возникнуть в любое время, это гораздо более вероятно в более холодные месяцы. Однако точное время сезона RSV варьируется в зависимости от страны. Вы можете узнать, когда начался сезон RSV, в Центрах по контролю и профилактике заболеваний (CDC) или в местном отделе здравоохранения.
Если пациентам с RSV необходимо остаться в больнице, им будет проведен тест для подтверждения вируса. Это полезно, потому что таких пациентов можно безопасно изолировать, что предотвратит распространение RSV на других пациентов.
Несколько высокоточных тестов RSV могут дать надежные результаты в течение нескольких часов. Медицинские работники возьмут небольшой образец носовой слизи пациента. Пациентам, у которых развивается тяжелое заболевание, потребуется больше тестов, чтобы убедиться, что у них нет других заболеваний.Эти тесты включают:
- Рентген грудной клетки , чтобы убедиться в отсутствии признаков пневмонии. Если есть, пациенту будут назначены антибиотики.
- Анализы крови , чтобы проверить наличие бактериальной инфекции и убедиться, что младенец получает достаточно жидкости (это очень важно)
- Посев крови и мочи для тяжелобольных младенцев (младенцы с RSV-бронхиолитом также могут иметь инфекции тракта)
- Пульсоксиметрия , где датчик в виде повязки с красным светом наматывается на палец руки или ноги больного младенца или ребенка.Устройство проверяет наличие достаточного количества кислорода в крови пациента
Лечение RSV
RSV-бронхиолит не имеет установленного плана лечения, особенно если пациент лечится дома. Основное лечение младенцев — обеспечить им комфорт и снизить температуру с помощью ацетаминофена. Воспитатели могут очистить нос ребенка от слизи с помощью шприца с грушей. Это поможет им на время вздохнуть с облегчением. Лучше делать это непосредственно перед тем, как ребенок ест, чтобы ему было легче пить.
В зависимости от степени тяжести заболевания лица, осуществляющие уход, могут попробовать множество методов лечения. Они не излечивают саму инфекцию RSV, но они могут помочь пациентам почувствовать себя лучше, ослабив симптомы и убедившись, что другое заболевание не развивается.
Воспитатели могут использовать одно или несколько из этих методов лечения:
- Гидратация. Младенцы, особенно молодые, очень легко могут испытывать недостаток жидкости в организме. Дома матери могут продолжать кормление грудью или из бутылочки. Лицам, осуществляющим уход, может потребоваться давать их в нескольких небольших количествах.Если пациенты не могут пить, их нужно будет положить в больницу. Там они будут вводить жидкость через трубку либо в вену, либо в горло.
- Кислород. Низкий уровень кислорода ( или гипоксемия ) часто встречается при бронхиолите, вызванном RSV. Младенцы могут получать кислород через короткие трубки, идущие в их ноздри. Это поможет им меньше работать, чтобы дышать, и предотвратит чрезмерную усталость их дыхательных мышц.
- Бронходилататоры. Эти лекарства открывают дыхательные пути пациента.Пациенты могут принимать их с помощью небулайзера, который превращает лекарство в туман, которым они могут дышать ( вдох ). Если пациенты сильно хрипят, они могут использовать дозированный ингалятор (небольшую канистру, в которую распыляется определенное количество лекарства). Ингалятор может поставляться со спейсером — камерой, которая соединяется с ингалятором. Это задержит туман на мгновение, чтобы ребенок мог полностью вдохнуть его. Эти препараты помогают некоторым пациентам. Другие не получают от них никакого облегчения или не получают от них никакого облегчения. Но поскольку наркотики безопасны, их стоит попробовать.
- Рацемический адреналин. Пациенты могут принимать это лекарство с помощью небулайзера, чтобы на некоторое время уменьшить отек дыхательных путей.
- Системные кортикостероиды. Лекарства, такие как преднизон и дексаметазон, могут уменьшить воспаление, но не изменят течение инфекции.
- Антибиотики. Эти лекарства не влияют на инфекцию RSV, но они могут понадобиться при наличии бактериальной инфекции. Эти вторичные инфекции включают инфекции уха ( или средний отит), пневмонию и инфекции мочевыводящих путей.
- Рибавирин. Это единственный противовирусный препарат, одобренный для лечения RSV. Пациенты используют небулайзер несколько раз в день для ингаляции препарата. Продолжать принимать препарат может быть неудобно, и он оказывает лишь небольшое влияние на RSV. По этим причинам он используется только для небольшого числа пациентов из группы высокого риска.
Управление RSV
Если до заражения РСВ пациенты были здоровы, они обычно полностью поправляются. Однако RSV может быть тяжелым, опасным для жизни или даже смертельным для групп высокого риска.
Люди, подвергшиеся воздействию RSV, обычно проявляют первые симптомы через 2–8 дней (обычно через 4–6) после контакта с вирусом. Они будут чувствовать себя плохо от 3 до 7 дней. Сколько времени потребуется им на выздоровление, зависит от того, насколько серьезным было их заболевание и от их общего состояния здоровья.
Пациенты смогут передавать RSV другим людям ( заразны ) в течение примерно 8 дней. Однако некоторые пациенты (например, с ослабленной иммунной системой) могут быть заразными в течение нескольких недель.
Долгосрочные эффекты
У некоторых младенцев, заразившихся RSV в течение первых 6 месяцев (и особенно первых 3 месяцев) жизни, в более позднем возрасте развиваются хрипы и астма. Как это происходит, точно не известно. Считается, что дети, рожденные с определенными генетическими особенностями, могут подвергаться большему риску.
Предотвращение RSV
RSV очень заразен. Таким образом, чрезвычайно важно принять все необходимые меры предосторожности, чтобы другие дети и взрослые не заразились им.
Самые эффективные средства защиты тоже простые:
- Избегайте людных мест.
- Избегайте тесного контакта с инфицированными людьми (например, поцелуев).
- Избегайте совместного использования чашек, бутылочек или игрушек, которые могли контактировать с вирусом. (Вирус может жить на поверхности в течение нескольких часов.)
- Хорошо вымыть руки водой с мылом в течение не менее 20 секунд после контакта с инфицированным человеком.
Пациенты из группы высокого риска могут ежемесячно получать уколы паливизумаба.Это убережет их от тяжелого заболевания RSV. Если болезнь уже началась, уколы не подействуют.
ресурсов
Американская ассоциация легких рекомендует пациентам и лицам, осуществляющим уход, присоединиться к сообществу поддержки «Жизнь с заболеваниями легких», чтобы общаться с другими людьми, страдающими этим заболеванием. Чтобы поговорить с квалифицированным специалистом в области легких, позвоните на горячую линию легких Американской ассоциации легких по телефону 1-800-LUNGUSA. Они могут помочь ответить на ваши вопросы и связать вас с дополнительной поддержкой.
Представляем набор инструментов RSV для врачей и медработников!
Фонд CHEST в сотрудничестве с Preemie Parent Alliance и Национальной коалицией по охране здоровья детей грудного возраста создал набор инструментов для RSV. Пособие наполнено информацией, которая поможет как поставщикам медицинских услуг, так и лицам, обеспечивающим уход, защищать интересы младенцев, подверженных риску заражения RSV. Поставщики услуг должны делиться этими материалами с опекунами своих младенцев и консультироваться с ними при защите интересов ваших младенцев.
Вопросы, которые следует задать своему врачу
Делая записи перед визитом и взяв с собой доверенного члена семьи или друга, вы можете помочь вам на первой встрече с вашим поставщиком медицинских услуг.


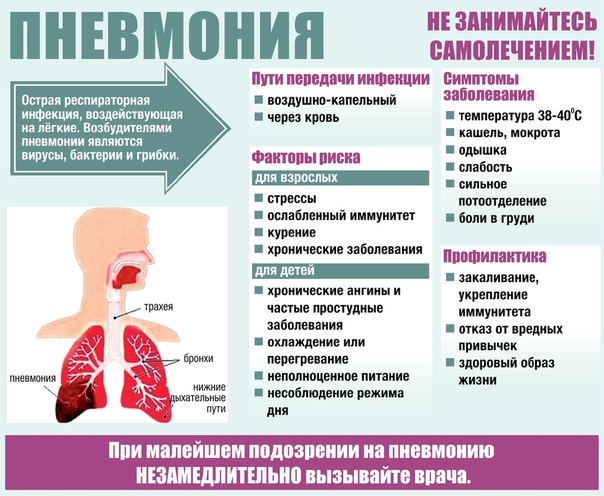
 При пневмонии количество вдохов становится больше этих цифр.
При пневмонии количество вдохов становится больше этих цифр.
 Поэтому по характеру хрипов врачу тяжело определить атипичную пневмонию, поскольку нет традиционных признаков, что значительно усложняет диагностику.
Поэтому по характеру хрипов врачу тяжело определить атипичную пневмонию, поскольку нет традиционных признаков, что значительно усложняет диагностику.