Пульмикорт, 0.25 мг/мл, суспензия для ингаляций дозированная, 2 мл, 20 шт.
Для сведения к минимуму риска грибкового поражения ротоглотки следует проинструктировать пациента о необходимости тщательно полоскать рот водой после каждой ингаляции препарата.
Следует избегать совместного назначения будесонида с кетоконазолом, итраконазолом или другими потенциальными ингибиторами CYP3A4. В случае, если будесонид и кетоконазол или другие потенциальные ингибиторы CYP3A4 были назначены, следует увеличить время между приемом препаратов до максимально возможного.
Из-за возможного риска ослабления функции надпочечников особое внимание необходимо уделять пациентам, которые переводятся с пероральных ГКС на прием Пульмикорта®. Также особое внимание следует уделять пациентам, принимавшим высокие дозы ГКС или длительно получавшим максимально высокие рекомендованные дозы ингаляционных ГКС. В стрессовых ситуациях у таких пациентов могут проявиться признаки и симптомы надпочечниковой недостаточности.
Особое внимание необходимо уделять пациентам, которые переводятся с системных на ингаляционные ГКС (Пульмикорт®), или в случае, когда можно ожидать нарушение гипофизарно-надпочечниковой функции. У таких пациентов следует с особой осторожностью снижать дозу системных ГКС и контролировать гипоталамо-гипофизарно-надпочечниковую функцию. Также пациентам может потребоваться добавление пероральных ГКС в период стрессовых ситуаций, таких как травма, хирургическое вмешательство.
При переходе с пероральных ГКС на Пульмикорт
Замена пероральных ГКС на ингаляционные иногда приводит к проявлению сопутствующей аллергии (например ринит и экзема), которые ранее купировались системными препаратами.
У детей и подростков, получающих лечение ГКС (независимо от способа доставки) в течение продолжительного периода, рекомендуется регулярно контролировать показатели роста. При назначении ГКС следует принимать во внимание соотношение пользы применения препарата и возможного риска замедления роста.
Применение будесонида в дозе до 400 мкг/сут у детей старше 3 лет не приводило к возникновению системных эффектов. Биохимические признаки системного эффекта препарата могут встречаться при приеме препарата в дозе от 400 до 800 мкг/сут. При превышении дозы 800 мкг/сут системные эффекты препарата встречаются часто.
Применение ГКС для лечения бронхиальной астмы может вызывать нарушение роста. Результаты наблюдений за детьми и подростками, получавшими будесонид в течение длительного периода (до 11 лет), показали, что рост пациентов достигает ожидаемых нормативных показателей для взрослых.
Терапия ингаляционным будесонидом 1 или 2 раза в сутки показала эффективность для профилактики бронхиальной астмы физического усилия.
Влияние на способность управлять автомобилем или другими механизмами. Пульмикорт® не оказывает влияния на способность управлять автомобилем или другими механизмами.
Применение Пульмикорта® с помощью небулайзера
Важно проинформировать пациента о следующем:
— необходимо внимательно прочитать инструкцию по использованию препарата;
— для применения Пульмикорта® суспензии не подходят ультразвуковые небулайзеры;
— Пульмикорт® суспензию смешивают с 0,9 % раствором натрия хлорида или с растворами тербуталина, сальбутамола, фенотерола, ацетилцистеина, натрия кромогликата и ипратропиума бромида; разбавленную суспензию используют в течение 30 мин;
— после ингаляции следует прополоскать рот водой для снижения развития кандидоза ротоглотки;
— для предотвращения раздражения кожи после использования маски следует промыть кожу лица водой;
— рекомендуется регулярно проводить очистку небулайзера в соответствии с указаниями изготовителя.
В случаях, когда ребенок не может самостоятельно сделать вдох через небулайзер, применяется специальная маска.
Как использовать Пульмикорт® с помощью небулайзера
1. Перед применением осторожно встряхнуть контейнер легким вращательным движением.
2. Держать контейнер прямо вертикально и открыть его, поворачивая и отрывая «крыло».
3. Аккуратно поместить контейнер открытым концом в небулайзер и медленно выдавить содержимое контейнера.
Контейнер, содержащий разовую дозу, маркирован линией. Если контейнер перевернуть, то эта линия будет показывать объем, равный 1 мл.
Если необходимо использовать только 1 мл суспензии, содержимое контейнера выдавливать до тех пор, пока поверхность жидкости не достигнет уровня, обозначенного линией.
Открытый контейнер хранить в защищенном от света месте. Открытый контейнер должен быть использован в течение 12 ч.
Перед тем, как использовать остаток жидкости, содержимое контейнера осторожно встряхнуть вращательным движением.
Примечание
1. После каждой ингаляции следует прополоскать рот водой.
2. Если пациент использует маску, необходимо убедиться, что при ингаляции маска плотно прилегает к лицу. Вымыть лицо после ингаляции.
Очистка
Камеру небулайзера, мундштук или маску следует очищать после каждого применения.
Камеру небулайзера, мундштук или маску моют теплой водой, используя мягкий детергент или — в соответствии с инструкциями производителя. Хорошо прополоскать и высушить небулайзер, соединив камеру с компрессором или входным воздушным клапаном.
40 отзывов, инструкция по применению
Дозу препарата Пульмикорт® устанавливают индивидуально. В том случае, если рекомендуемая доза не превышает 1 мг/сут, всю дозу препарата вводят единовременно (за один раз). В случае приема более высокой дозы рекомендуется разделить ее на 2 приема.
Начальная доза для взрослых (в т.ч. пациентов пожилого возраста) составляет 1-2 мг/сут. Поддерживающая доза составляет 0. 5-4 мг/сут. В случае тяжелых обострений доза может быть увеличена.
5-4 мг/сут. В случае тяжелых обострений доза может быть увеличена.
Детям в возрасте 6 мес и старше рекомендуемая начальная доза составляет 0.25-0.5 мг/сут. При необходимости доза может быть увеличена до 1 мг/сут. Поддерживающая доза составляет 0.25-2 мг/сут.
Определение дозы препарата
| Доза (мг) | Объем препарата | |
| 0.25 мг/мл | 0.5 мг/мл | |
| 0.25 | 1 мл* | — |
| 0.5 | 2 мл | — |
| 0.75 | 3 мл | — |
| 1 | 4 мл | 2 мл |
| 1.5 | — | 3 мл |
| 2 | — | 4 мл |
* следует разбавить 0.9% раствором натрия хлорида до объема 2 мл.
Для всех пациентов желательно определить минимальную эффективную поддерживающую дозу.
В случае необходимости достижения дополнительного терапевтического эффекта можно рекомендовать увеличение суточной дозы (до 1 мг/сут) Пульмикорта вместо комбинации препарата с ГКС для приема внутрь, благодаря более низкому риску развития системных эффектов.
Пациенты, получающие ГСК для приема внутрь
Отмену ГКС для приема внутрь необходимо начинать на фоне стабильного состояния здоровья пациента. В течение 10 дней назначают высокие дозы препарата Пульмикорт® на фоне приема ГКС внутрь в привычной дозе. В дальнейшем в течение месяца следует постепенно снижать дозу ГКС, принимаемых внутрь (например, по 2.5 мг преднизолона или его аналога), до минимальной эффективной дозы. Во многих случаях удается полностью отказаться oт приема ГКС внутрь.
Нет данных о применении будесонида у пациентов с почечной недостаточностью или нарушением функции печени. Принимая во внимание тот факт, что будесонид биотрансформируется в печени, можно ожидать увеличение длительности действия препарата у пациентов с выраженным циррозом печени.
Применение Пульмикорта с помощью небулайзера
Пульмикорт® применяется для ингаляций с использованием соответствующего небулайзера, оснащенного мундштуком и специальной маской. Небулайзер соединяется с компрессором для создания необходимого воздушного потока (5-8 л/мин), объем заполнения небулайзера должен составлять 2-4 мл.
Поскольку Пульмикорт®, применяемый в форме суспензии с помощью небулайзера, попадает в легкие при вдохе, важно проинструктировать пациента вдыхать препарат через мундштук небулайзера спокойно и ровно.
В случаях, когда ребенок не может самостоятельно сделать вдох через небулайзер, применяется специальная маска.
Пациент должен быть проинформирован о необходимости внимательно прочитать инструкцию по использованию препарата, а также о том, что для применения Пульмикорта в форме суспензии не подходят ультразвуковые небулайзеры. Суспензию смешивают с 0.9% раствором натрия хлорида или с растворами тербуталина, сальбутамола, фенотерола, ацетилцистеина, натрия кромогликата и ипратропия бромида. Пациент должен помнить о том, что после ингаляции следует прополоскать рот водой для снижения риска развития кандидоза ротоглотки и что для предотвращения раздражения кожи после использования маски следует промыть кожу лица водой. Также следует знать, что разбавленную суспензию Пульмикорт® следует использовать в течение 30 мин.
Рекомендуется регулярно проводить очистку небулайзера в соответствии с указаниями фирмы-изготовителя.
Камеру небулайзера следует очищать после каждого употребления.
Камеру небулайзера и мундштук или маску моют теплой водой, используя мягкий детергент (в соответствии с инструкцией фирмы-производителя). Небулайзер следует хорошо прополоскать и высушить, соединив камеру с компрессором или входным воздушным клапаном.
Правила использования Пульмикорта с помощью небулайзера
1. Перед применением следует осторожно встряхнуть контейнер легким вращательным движением.
2. Держать контейнер прямо вертикально и открыть его, поворачивая и отрывая «крыло».
3. Аккуратно поместить контейнер открытым концом в небулайзер и медленно выдавить содержимое контейнера.
Контейнер, содержащий разовую дозу, маркирован линией. Если контейнер перевернуть, то эта линия будет показывать объем, равный 1 мл.
Если необходимо использовать только 1 мл суспензии, содержимое контейнера выдавливают до тех пор, пока поверхность жидкости не достигнет уровня, обозначенного линией.
Открытый контейнер хранят в защищенном от света месте. Открытый контейнер должен быть использован в течение 12 ч.
Перед тем, как использовать остаток жидкости, содержимое контейнера осторожно встряхивают вращательным движением.
Передозировка
При острой передозировке препаратом Пульмикорт® клинических проявлений не возникает.
При длительном использовании препарата в дозах, значительно превышающих рекомендуемые, возможно развитие системных эффектов ГКС в виде гиперкортицизма и подавления функции надпочечников.
Инструкция и дозировка пульмикорта для ингаляций для детей
Пульмикорт для ингаляций для детей при кашле — одно из часто назначаемых средств для его лечения. Оно назначается врачом и имеет определенные особенности применения на практике.
Что такое Пульмикорт
Пульмикорт — это препарат на основе стероидного гормона — будесонида (международное название лекарства). Лекарство выпускается в форме суспензии, помещенной в одноразовые полиэтиленовые контейнеры.
Механизм воздействия
Пульмикорт помогает снимать отек бронхов. Основное его действие — облегчение отхождения мокроты и уменьшение ее выработки.
Инструкция и дозировка Пульмикорта для ингаляций для детей
Пульмикорт эффективен в следующих случаях:
- бронхиальная астма;
- обструктивный бронхит и другие обструктивные заболевания;
- астма аллергического характера;
- ларингит;
- функциональная непроходимость бронхов;
- аллергический ларингоспазм и др.
Решение о целесообразности применения Пульмикорта принимается только врачом. Хотя это лекарство и хорошо переносится пациентами и редко вызывает побочный эффект, это не лекарство для самолечения.
В какой дозировке
Дозировка лекарства и длительность курса определяются тяжестью состояния.
Обычно врач предписывает курс лечения длиной в 7-14 дней, однако иногда ребенку достаточно и более короткого срока применения. Частота проведения процедур зависит от дозировки, назначенной врачом. Если врач назначил минимальную дозировку 0,25 мг, то это означает проведение одной ингаляции, лучше всего перед сном. Увеличение дозы чаще всего означает увеличение количества ингаляций. Очень важно четко следовать рекомендациям врача. Самостоятельно менять дозировку и количество ингаляций нельзя.
Частота проведения процедур зависит от дозировки, назначенной врачом. Если врач назначил минимальную дозировку 0,25 мг, то это означает проведение одной ингаляции, лучше всего перед сном. Увеличение дозы чаще всего означает увеличение количества ингаляций. Очень важно четко следовать рекомендациям врача. Самостоятельно менять дозировку и количество ингаляций нельзя.
Как разводить Пульмикорт для ингаляций ребенку
Пульмикорт при кашле у ребенка используется в виде ингаляций. Ингаляции надо проводить с помощью специального компрессорного ингалятора, который называется небулайзер. Его можно купить в любой аптеке. Чтобы приготовить раствор для ингаляций, суспензию разводят физраствором в пропорции 1:1.
Как разводить Пульмикорт для ингаляций: инструкция для детей 0,25 мг, 0,5 мг, 0,75 мг:
| Доза препарата | Количество контейнеров | Требуемое количество физраствора |
|---|---|---|
| 0.25 мг | 1 | 1 мл |
0. | 2 | 2 мл |
| 0.75 мг | 3 | 3 мл |
Препарат разводят перед каждой ингаляцией. Процесс подготовки лекарства такой:
- Перед разведением контейнер с Пульмикортом промыть и высушить салфеткой.
- Залить содержимое контейнера в соответствующий отсек небулайзера, можно непосредственно из контейнера, можно — с помощью инсулинового шприца.
- Добавить требуемое количество физраствора. Можно отмерить необходимое количество с помощью шприца без иголки, но если ребенку назначена дозировка 0,25, то можно доливать физраствор до отметки 2 на шкале отсека.
- Надеть на ребенка маску и включить прибор.
Проведение процедуры
Ингаляция не должна длиться более 10 минут. Очень важно помочь ребенку активно и глубоко вдыхать препарат.
После ингаляции обязательно:
- помочь ребенку прополоскать рот водой;
- умыть его;
- вымыть и высушить все части небулайзера.

При длительном использовании нужно периодически кипятить мундштук, после окончания лечения — все компоненты небулайзера.
Желательно проводить ингаляции не ранее чем через час после еды. Оптимальное время — на ночь.
Переносимость и побочные эффекты
Большинством детей препарат переносится хорошо и дает быстрое облегчение симптомов. Врачи тоже высоко ценят этот препарат как эффективный. Однако и здесь возможны подводные камни — препарат может вызвать побочные эффекты. Самый частый из них — кандидоз ротоглотки. Ребенок может испытывать сухость во рту и охриплость голоса. Избежать этого поможет обязательное полоскание рта после ингаляции.
Также возможна кожная реакция на прикосновение маски. Этого можно избежать, омывая лицо ребенка водой после контакта с маской небулайзера. Разумеется, возможна реакция гиперчувствительности на компоненты препарата, что возможно при применении любого лекарства.
И конечно, длительное применение этого гормонального препарата может негативно сказаться на надпочечниках.
Решение о назначении Пульмикорта принимается врачом, это не лекарство для самолечения.
Цена
Это препарат средней ценовой категории, стоимость одного контейнера на сегодняшний день — 40-50 р. Он продается упаковками по 20 контейнеров, но во многих аптеках можно купить отдельные блистеры по 5 контейнеров, что бывает выгодно при назначении врачом короткого курса лечения.
0
0
90768
Мой мир
Вконтакте
Одноклассники
инструкция по применению, аналоги, состав, показания
Для сведения к минимуму риска грибкового поражения ротоглотки следует проинструктировать пациента о необходимости тщательно полоскать рот водой после каждой ингаляции препарата.
Следует избегать совместного назначения будесонида с кетоконазолом, итраконазолом или другими потенциальными ингибиторами CYP3A4. В случае если будесонид и кетоконазол или другие потенциальные ингибиторы CYP3A4 были назначены, следует увеличить время между приемом препаратов до максимально возможного.
Особое внимание необходимо уделять пациентам, которые переводятся с системных на ингаляционные глюкокортикостероиды (Пульмикорт) или в случае, когда можно ожидать нарушение гипофизарно-надпочечниковой функции. У таких пациентов следует с особой осторожностью снижать дозу системных глюкокортикостероидов и контролировать гипоталамо-гипофизарно-надпочечниковую функцию. Также пациентам может потребоваться добавление пероральных глюкокортикостероидов в период стрессовых ситуаций, таких как травма, хирургическое вмешательство и т.д.
Также пациентам может потребоваться добавление пероральных глюкокортикостероидов в период стрессовых ситуаций, таких как травма, хирургическое вмешательство и т.д.
При переходе с пероральных глюкокортикостероидов на Пульмикорт пациенты могут почувствовать ранее наблюдавшиеся симптомы, такие как мышечные боли или боли в суставах. В таких случаях может понадобиться временное увеличение дозы пероральных глюкокортикостероидов. В редких случаях могут наблюдаться такие симптомы как чувство усталости, головная боль, тошнота и рвота, указывающие на системную недостаточность глюкокортикостероидов.
Как и в случае других методов ингаляционного лечения сразу после приёма дозы лекарственного препарата может наблюдаться парадоксальный бронхоспазм. В случае сильной реакции необходимо произвести переоценку целесообразности выбранного метода лечения и при необходимости использовать альтернативные методы лечения.
Если эффективность лечения в целом начинает снижаться, пациентам следует рекомендовать обратиться к своим лечащим врачам, и повторные многократные ингаляции при сильных приступах астмы не должны заменять другие эффективные способы лечения или задерживать начало их применения. В случае серьёзного ухудшения состояния пациентов лечение на короткий период времени необходимо дополнить курсом оральных стероидов.
В случае серьёзного ухудшения состояния пациентов лечение на короткий период времени необходимо дополнить курсом оральных стероидов.
Замена пероральных глюкокортикостероидов на ингаляционные иногда приводит к проявлению сопутствующей аллергии, например, ринита и экземы, которые ранее купировались системными препаратами.
У детей и подростков, получающих лечение глюкокортикостероидами (независимо от способа доставки) в течение продолжительного периода, рекомендуется регулярно контролировать показатели роста. При назначении глюкокортикостероидов следует принимать во внимание соотношение пользы применения препарата и возможного риска замедления роста.
Применение будесонида в дозе до 400 мкг в сутки у детей старше 3-х лет не приводило к возникновению системных эффектов. Биохимические признаки системного эффекта препарата могут встречаться при приёме препарата в дозе от 400 до 800 мкг в сутки. При превышении дозы 800 мкг в сутки системные эффекты препарата встречаются часто. Применение глюкокортикостероидов для лечения бронхиальной астмы может вызывать нарушение роста. Результаты наблюдений за детьми и подростками, получавшими будесонид в течение длительного периода (до 11 лет), показали, что рост пациентов достигает ожидаемых нормативных показателей для взрослых.
Применение глюкокортикостероидов для лечения бронхиальной астмы может вызывать нарушение роста. Результаты наблюдений за детьми и подростками, получавшими будесонид в течение длительного периода (до 11 лет), показали, что рост пациентов достигает ожидаемых нормативных показателей для взрослых.
Терапия ингаляционным будесонидом 1 или 2 раза в сутки показала эффективность для профилактики бронхиальной астмы физического усилия.
ВЛИЯНИЕ НА СПОСОБНОСТЬ УПРАВЛЯТЬ АВТОМОБИЛЕМ ИЛИ ДРУГИМИ МЕХАНИЗМАМИ
Пульмикорт не оказывает влияния на способность управлять автомобилем или другими механизмами.
Эффективность применения Пульмикорта у детей с бронхиальной астмой и другими заболеваниями дыхательных путей Текст научной статьи по специальности «Клиническая медицина»
Эффективность применения Пульмикорта у детей с бронхиальной астмой и другими заболеваниями дыхательных путей
И. К. Волков
К. Волков
Ингаляционные глюкокортикостероиды (ИГКС) широко используются в терапии бронхиальной астмы (БА) и ряда других заболеваний дыхательных путей. Применение ИГКС тесно связано с концепцией патогенеза БА, в основе которого лежит хроническое аллергическое воспаление бронхов, сопровождающееся их гиперреактивностью. Аллергическое воспаление в бронхиальном дереве является основополагающей характеристикой БА и характеризуется миграцией воспалительных клеток и продукцией различных медиаторов. Длительно существующее аллергическое воспаление может приводить к структурным изменениям стенок дыхательных путей: гипертрофии гладких мышц, утолщению базальной мембраны, снижению эластичности сосудов, отложению коллагена и увеличению числа бокаловидных желез. Воспаление при БА носит персистирую-щий характер и сохраняется в интервалах между обострениями [1-3].
Противовоспалительный эффект ИГКС связан с их ингибирующим действием на клетки воспаления и синтез их медиаторов (в том числе цитокинов, лейкотриенов и про-стагландинов).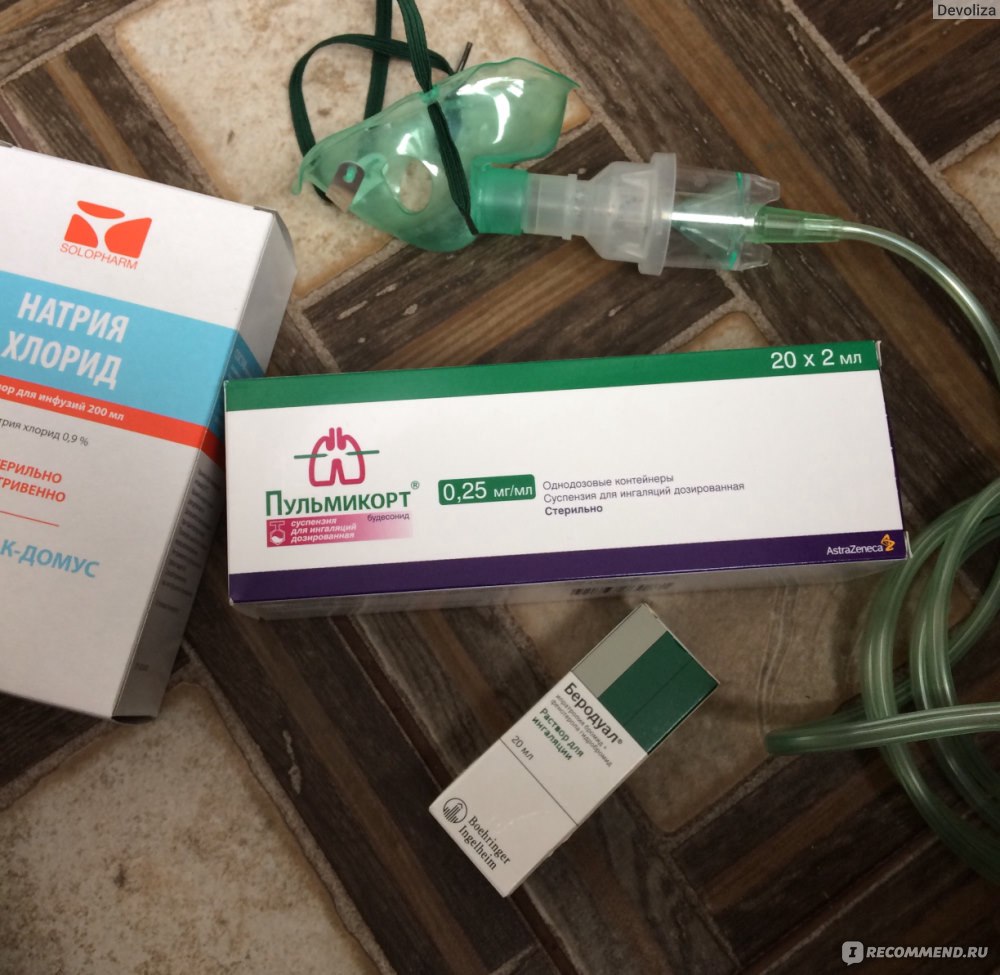 Ингаляционные глюкокортикостероиды усиливают синтез противовоспалительных белков (липо-кортина-1), способствуют апоптозу и уменьшают количество эозинофилов путем ингибирования интерлейкина-5. Эти препараты приводят к стабилизации клеточных мембран, уменьшают проницаемость сосудов и улучшают функцию р2-адренорецепторов как путем синтеза новых молекул, так и повышая их чувствительность [1-4].
Ингаляционные глюкокортикостероиды усиливают синтез противовоспалительных белков (липо-кортина-1), способствуют апоптозу и уменьшают количество эозинофилов путем ингибирования интерлейкина-5. Эти препараты приводят к стабилизации клеточных мембран, уменьшают проницаемость сосудов и улучшают функцию р2-адренорецепторов как путем синтеза новых молекул, так и повышая их чувствительность [1-4].
Ингаляционный глюкокортикостероид будесонид оказывает местное противовоспалительное, противоаллергическое и иммуносупрессивное действие. Препарат увеличивает количество активных р2-адренорецепторов и восстанавливает ответ на бронходилататоры, позволяя уменьшить частоту их применения, а также уменьшает отек слизистой оболочки бронхов, продукцию слизи и гиперреактивность дыхательных путей [4, 5]. При исследовании влияния 6-месячной терапии будесонидом (Пульмикор-том) на концентрацию маркеров воспаления в индуцированной мокроте у детей с БА выявлена нормализация син-
теза матриксной металлопротеиназы-8 и тканевого ингибитора металлопротеиназ, что отражает снижение активности воспаления в дыхательных путях [6]. На фоне лечения Пульмикортом снижается количество эозинофилов в мокроте по сравнению с показателями в группе плацебо (рис. 1), что также отражает противовоспалительное действие препарата [7].
На фоне лечения Пульмикортом снижается количество эозинофилов в мокроте по сравнению с показателями в группе плацебо (рис. 1), что также отражает противовоспалительное действие препарата [7].
При ингаляции будесонида около 25% номинальной дозы проникает в легкие, а остальная часть оседает в ротоглотке и проглатывается. Количество ингалированного препарата в значительной степени зависит от устройства доставки, а также от состояния и возраста больного. Биодоступность будесонида составляет 10% от попавшей в кишечник фракции, и еще около 28% всасывается из легких. В крови 85-90% будесонида связывается с белками плазмы. Будесонид подвергается интенсивному метаболизму в печени, причем у детей этот процесс протекает на 40% быстрее, чем у взрослых. При этом образуются неактивные метаболиты, выводящиеся из организма в основном с мочой [4].
Будесонид — единственный ИГКС с возможностью однократного назначения в сутки [4, 5, 8]. Данные метаанализа 10 контролируемых рандомизированных исследований, проведенных у 1922 детей и взрослых с легкой и среднетяжелой БА, показали сходную эффективность двукратного и однократного введения будесонида (в дозе 200-800 мкг/сут). При этом однократное введение препарата было предпочтительным в отношении комплайнса и переносимости терапии [9]. Однократное дозирование
Данные метаанализа 10 контролируемых рандомизированных исследований, проведенных у 1922 детей и взрослых с легкой и среднетяжелой БА, показали сходную эффективность двукратного и однократного введения будесонида (в дозе 200-800 мкг/сут). При этом однократное введение препарата было предпочтительным в отношении комплайнса и переносимости терапии [9]. Однократное дозирование
Плацебо
Пульмикорт Турбухалер
Игорь Константинович Волков — профессор кафедры детских болезней 1-го МГМУ им. И.М. Сеченова.
Рис. 1. Содержание эозинофилов в мокроте у больных БА на фоне применения Пульмикорта Турбухалера [7].
N
38 Ата/сферА. Пульмонология и аллергология 3*2010 www.atmosphere-ph.ru
Эквипотентные суточные дозы ИГКС (мкг) для базисной терапии БА у детей [1]
Препарат Низкие дозы Средние дозы Высокие дозы
до 12 лет старше 12 лет до 12 лет старше 12 лет до 12 лет старше 12 лет
Беклометазон ДАИ 50-200 100-250 250-400 250-500 >400 >500
Будесонид ДПИ 100-200 200-б00 200-Б00 б00-1000 >б00 >1000
Суспензия будесонида для небулайзерной ингаляции 250-500 500-1000 500-1000 1000-2000 >1000 >2000
Флутиказон ДАИ 100-200 100-250 200-400 250-500 >400 >500
Обозначения: ДАИ — дозированный аэрозольный ингалятор, ДПИ — дозированный порошковый ингалятор.
Пульмикорта у детей со среднетяжелой БА в дозе 400 мкг оказалось более эффективным в отношении влияния на функцию внешнего дыхания, чем двукратная ингаляция в той же суточной дозе (рис. 2) [10].
Для ингаляции через небулайзер (с мундштуком или маской) применяют Пульмикорт в виде суспензии, который назначают детям начиная с б-месячного возраста в дозе 0,25-0,5 мг 1-2 раза в сутки. В системный кровоток у детей попадает примерно б% от назначенной дозы будесонида (почти в 2 раза меньше, чем у взрослых), тогда как клиренс будесонида на 1 кг массы тела у детей в 1,5 раза выше. Низкий уровень будесонида, определяемый в крови, в сочетании с высоким клиренсом и коротким периодом полувыведения позволяет использовать одинаковые дозы будесонида через небулайзер у детей дошкольного возраста и у взрослых без повышения риска нежелательных эффектов (НЭ) [4].
В 19B7 г. Godfrey et al. впервые сообщили об эффективности применения небулизированного будесонида у детей с тяжелой стероидозависимой БА. В отличие от других ИГКС суспензия будесонида благодаря ее физическим свойствам оказалась пригодной для небулайзерной терапии в терапевтических концентрациях. В настоящее время Пульмикорт суспензия является единственным ИГКС, который можно применять у детей раннего возраста через небулайзер [4, 5].
Godfrey et al. впервые сообщили об эффективности применения небулизированного будесонида у детей с тяжелой стероидозависимой БА. В отличие от других ИГКС суспензия будесонида благодаря ее физическим свойствам оказалась пригодной для небулайзерной терапии в терапевтических концентрациях. В настоящее время Пульмикорт суспензия является единственным ИГКС, который можно применять у детей раннего возраста через небулайзер [4, 5].
Пульмикорт суспензия эффективно используется у детей с БА. При добавлении к стандартному лечению (внутривенные инфузии гидрокортизона и фенотерол через небулайзер) Пульмикорта суспензии (по 0,25 мг каждые б ч) с ипратропия бромидом через небулайзер у детей с обострением БА в возрасте от З до 24 мес наблюдалось более быстрое клиническое улучшение и сокращение длительности госпитализации [4]. Применение Пульмикорта суспензии через небулайзер сопровождалось существенным снижением потребности в бронхолитиках, положительным влиянием на функцию легких и частоту обострений [5, 7]. Потребность в бронхорасширяющих препаратах при терапии суспензией Пульмикорта снижается более значительно, чем при использовании через небулайзер кромоглика-та натрия (рис. 3) [11]. Также было установлено, что при терапии суспензией Пульмикорта в сравнении с плацебо значительно меньшему количеству детей требовалось назначение системных глюкокортикостероидов [4]. Суспен-
Потребность в бронхорасширяющих препаратах при терапии суспензией Пульмикорта снижается более значительно, чем при использовании через небулайзер кромоглика-та натрия (рис. 3) [11]. Также было установлено, что при терапии суспензией Пульмикорта в сравнении с плацебо значительно меньшему количеству детей требовалось назначение системных глюкокортикостероидов [4]. Суспен-
зия Пульмикорта для небулайзера хорошо зарекомендовала себя в качестве средства стартовой терапии у детей с БА начиная с возраста б мес [4].
Эффективность Пульмикорта у детей, больных БА, подтверждена в многочисленных исследованиях, в которых применение этого препарата приводило к снижению час-
400 мкг однократно 200 мкг 2 раза в день
■ Через 4 нед Через 8 нед
Рис. 2. Динамика пиковой скорости выдоха (ПСВ) у детей со среднетяжелой БА (п = 167), получавших лечение Пульмикортом в дозе 400 мкг 1 раз в день или 200 мкг 2 раза в день [10].
2. Динамика пиковой скорости выдоха (ПСВ) у детей со среднетяжелой БА (п = 167), получавших лечение Пульмикортом в дозе 400 мкг 1 раз в день или 200 мкг 2 раза в день [10].
е
0
S
1
е
го
OJ СО- :
ой : .о 1 і—
о
0
1
ю
аз
о.
н
о
п.
0-2 2-8 8-16 16-28 28-40 40-52
Время, нед
—Пульмикорт —Кромогликат натрия
Рис. 3. Потребность в р2-агонистах короткого действия (среднее число дней за 2-недельный период, когда использовались эти препараты) у больных БА при лечении Пульмикортом и кромогликатом натрия [11].
Атмосфер А. Пульмонология и аллергология 39
www. atmosphere- ph.ru
тоты обострений БА и госпитализаций. В основном эти исследования касались больных среднетяжелой и тяжелой БА, хотя в некоторых работах Пульмикорт использовался для контроля интермиттирующей БА [12].
В Национальной программе “Бронхиальная астма у детей. Стратегия лечения и профилактика” больным легкой персистирующей БА (2-я ступень) рекомендуется базисная терапия антагонистами лейкотриеновых рецепторов или кромонами на протяжении не менее 3 мес, р2-агонис-ты короткого действия применяют по потребности. При неполной эффективности предшествующей терапии кромонами возможна их комбинация с р2-агонистами длительного действия или пролонгированными теофиллинами. При недостаточном эффекте этой терапии назначают низкие или средние дозы ИГКС с использованием спейсеров большого объема и соответственно пересматривают тяжесть заболевания [1]. В этом документе также отмечено, что Пульмикорт суспензия может применяться у детей с возраста 6 мес и старше, а дозы препарата зависят от возраста пациента и тяжести течения заболевания (таблица).
Стратегия лечения и профилактика” больным легкой персистирующей БА (2-я ступень) рекомендуется базисная терапия антагонистами лейкотриеновых рецепторов или кромонами на протяжении не менее 3 мес, р2-агонис-ты короткого действия применяют по потребности. При неполной эффективности предшествующей терапии кромонами возможна их комбинация с р2-агонистами длительного действия или пролонгированными теофиллинами. При недостаточном эффекте этой терапии назначают низкие или средние дозы ИГКС с использованием спейсеров большого объема и соответственно пересматривают тяжесть заболевания [1]. В этом документе также отмечено, что Пульмикорт суспензия может применяться у детей с возраста 6 мес и старше, а дозы препарата зависят от возраста пациента и тяжести течения заболевания (таблица).
Несомненный интерес представляет возможность использовать Пульмикорт суспензию при воспалительных заболеваниях верхних и нижних дыхательных путей помимо БА [13-16].
Активно обсуждается возможность использования ИГКС у недоношенных детей с респираторным дистресс-синдромом (РДС) и бронхолегочной дисплазией. Применение будесонида одновременно с введением сурфактанта у недоношенных детей с тяжелым РДС значительно снижает риск летального исхода или формирования хронического бронхолегочного процесса [13]. Систематический обзор рандомизированных контролируемых исследований, проведенных с 1966 по 2008 г. и посвященных применению ИГКС у недоношенных детей с РДС и формирующимся хроническим поражением легких, свидетельствует о снижении смертности этих пациентов при относительно невысоком риске неврологических НЭ от проводимой терапии [14]. При этом ряд вопросов по применению Пульмикорта суспензии у недоношенных детей еще не решен, в том числе в отношении возможных НЭ со стороны центральной нервной системы.
Значительный интерес представляют перспективы применения ИГКС и в первую очередь Пульмикорта у детей с повторными эпизодами “свистящего дыхания” без явных признаков атопии. Доказательная база таких исследований невелика. Опубликованы данные о том, что ИГКС незначительно влияют на частоту и тяжесть эпизодов заболевания. Вместе с тем есть и положительные результаты: у 173 детей (средний возраст 1,5 года) с повторными эпизодами свистящего дыхания с явлениями атопии или без них проводилось лечение будесонидом в дозе 200 мкг/сут на протяжении 3 мес [15]. В обеих группах было отмечено снижение частоты эпизодов обструкции.
Доказательная база таких исследований невелика. Опубликованы данные о том, что ИГКС незначительно влияют на частоту и тяжесть эпизодов заболевания. Вместе с тем есть и положительные результаты: у 173 детей (средний возраст 1,5 года) с повторными эпизодами свистящего дыхания с явлениями атопии или без них проводилось лечение будесонидом в дозе 200 мкг/сут на протяжении 3 мес [15]. В обеих группах было отмечено снижение частоты эпизодов обструкции.
Ингаляционный путь введения лекарств является основным при БА, поскольку он способствует созданию вы-
соких концентраций препарата в дыхательных путях и позволяет свести к минимуму системные НЭ. Эффективность ингаляционной терапии в значительной степени зависит от типа и свойств ингаляционного устройства — дозированного аэрозольного ингалятора (ДАИ), порошкового ингалятора или небулайзера. Применение ИГКС через небу-лайзер в ряде случаев имеет преимущества перед ДАИ -например, у детей раннего возраста или в том случае, если из-за тяжести состояния больной не может эффективно пользоваться ДАИ. Комплайнс при использовании небулайзера также может быть выше, даже если ДАИ используется со спейсером. При этом надо учитывать, что клинический эффект небулайзерной терапии в значительной степени зависит от технических характеристик самого небу-лайзера — размера получаемых частиц, способа генерации аэрозоля и т.д.
Комплайнс при использовании небулайзера также может быть выше, даже если ДАИ используется со спейсером. При этом надо учитывать, что клинический эффект небулайзерной терапии в значительной степени зависит от технических характеристик самого небу-лайзера — размера получаемых частиц, способа генерации аэрозоля и т.д.
Среди ИГКС наибольший опыт накоплен в отношении беклометазона дипропионата (БДП), который в клинической практике используется уже более 35 лет и продемонстрировал хорошую клиническую эффективность и переносимость у детей и взрослых с БА. Результаты применения БДП через небулайзер отражены в систематическом обзоре 13 многоцентровых рандомизированных двойных слепых исследований (п = 1250). В трех исследованиях было показано, что использование БДП с помощью небулайзера эффективнее, чем в виде ДАИ со спейсером. Контролируемое исследование, выполненное у 497 детей и взрослых, показало сходную эффективность небулайзерной терапии БДП и флутиказона пропионатом. Во всех обсуждаемых исследованиях НЭ встречались редко и в основном не были обусловлены применяемыми препаратами. Метаанализ показал, что БДП незначительно влияет на скорость линейного роста детей, концентрацию кортизола в моче и риск остеопороза. Таким образом, небулайзерные формы ИГКС играют важную роль в терапии больных БА и являются альтернативой ДАИ, особенно у детей младшего возраста, при сложностях использования ДАИ и при необходимости вводить высокие дозы ИГКС [16-19].
Во всех обсуждаемых исследованиях НЭ встречались редко и в основном не были обусловлены применяемыми препаратами. Метаанализ показал, что БДП незначительно влияет на скорость линейного роста детей, концентрацию кортизола в моче и риск остеопороза. Таким образом, небулайзерные формы ИГКС играют важную роль в терапии больных БА и являются альтернативой ДАИ, особенно у детей младшего возраста, при сложностях использования ДАИ и при необходимости вводить высокие дозы ИГКС [16-19].
Современные ИГКС связаны с минимальным риском системных НЭ. Риск возникновения системных НЭ повышается с увеличением дозы ИГКС и определяется индивидуальной чувствительностью организма, однако в любом случае он значительно меньше, чем при использовании системных глюкокортикостероидов. Менее чем у 5% пациентов возникает орофарингеальный кандидоз, несколько чаще встречается дисфония [1]. В длительном (около 9 лет) рандомизированном исследовании не выявлено влияния непрерывного лечения будесонидом в дозе 400 мкг/сут на линейный рост детей [5]. В 12-недельном плацебоконтро-лируемом исследовании у 404 детей и подростков в возрасте 6-18 лет не было выявлено различий по частоте НЭ между Пульмикортом Турбухалером, применяемым в дозах 100, 200 или 400 мкг дважды в день, и плацебо [20].
В 12-недельном плацебоконтро-лируемом исследовании у 404 детей и подростков в возрасте 6-18 лет не было выявлено различий по частоте НЭ между Пульмикортом Турбухалером, применяемым в дозах 100, 200 или 400 мкг дважды в день, и плацебо [20].
Поскольку метаболизм будесонида, как и других ИГКС, происходит с участием изоэнзима СУР3А4 цитохрома Р450,
N
40 Ата/сферА. Пульмонология и аллергология 3*2010 www.atmosphere-ph.ru
6. Obase Y et al. // Int. Arch. Allergy Immunol. 2009. V. 151. № 3. P. 247.
7. Gibson PG. et al. // Am. J. Respir. Crit. Care Med. 2001. V. 163. P. 32.
8. Княжеская Н.П. // Consilium medicum. Прилож. Пульмонология. 2006. № 1. С. 9.
9. Masoli M. et al. // Respirology. 2004. V. 9. № 4. P 528.
Masoli M. et al. // Respirology. 2004. V. 9. № 4. P 528.
10. Campbell L.M. et al. // Int. J. Clin. Pract. 1998. V. 52. P 213.
11. Leflein J. et al. // Pediatrics. 2002. V. 109. P 866.
12. Ponce C.H. et al. // Rev. Alerg. Mex. 2009. V. 56. № 1. P. 9.
13. Kuo H.T. et al. // J. Pediatr. 2010. V. 156. № 4. P 537.
14. Halliday H.L. et al. // Cochrane Database Syst Rev. 2009. V. 1. CD001145.
15. Campusano L. et al. // Allergol. Immunopathol. (Madr.). 2010. V. 38. № 1. P. 31.
16. Nicolini G. et al. // Pulm. Pharmacol. Ther. 2010. V. 23. № 3. P 145.
17. Геппе Н.А. // Пульмонология. 1999. № 2. С. 42.
1999. № 2. С. 42.
18. Чучалин А.Г. и др. // Рус. мед. журн. 2006. Т. 14. № 7. С. 521.
19. Shepherd J. et al. // Health Technol. Assess. 2008. V. 12. № 19. P iii-iv, 1.
20. Kaditis A.G. et al. // Pediatr. Pulmonol. 2007. V. 42. P 407.
21. http://www.rxlist.com/script/main/hp.asp >
Заболевания органов дыхания при беременности / Под ред. Чучалина А.Г., Фассахова Р.С.
Заболевания органов дыхания — наиболее часто встречающаяся экстраге-нитальная патология при беременности. За последние годы с новой остротой встала проблема пневмоний у беременных, связанная с эпидемиями гриппа. Произошли изменения в вопросах классификации бронхиальной астмы. Отечественными врачами достигнуты серьезные успехи в лечении муковисцидо-за, позволившие пациенткам с этой тяжелой патологией не только доживать до детородного возраста, но и успешно вынашивать беременность. Освещению современного состояния проблемы диагностики и лечения заболеваний органов дыхания у беременных и посвящена данная монография. В отдельной главе рассмотрены особенности диагностики, клиники и лечения заболеваний верхних дыхательных путей у беременных. 140 с.
Освещению современного состояния проблемы диагностики и лечения заболеваний органов дыхания у беременных и посвящена данная монография. В отдельной главе рассмотрены особенности диагностики, клиники и лечения заболеваний верхних дыхательных путей у беременных. 140 с.
Для широкого круга специалистов — пульмонологов, акушеров-гинекологов, педиатров, аллергологов, ЛОР-специалистов и врачей общей практики.
Книги Издательского холдинга “ATM
то действующие на эту ферментную систему лекарственные средства (итраконазол, кларитромицин, эритромицин) могут повышать концентрацию будесонида в плазме [21].
Итак, будесонид (Пульмикорт Турбухалер и Пульмикорт суспензия) является современным эффективным ИГКС, который успешно используется при БА и других заболеваниях дыхательных путей в детском возрасте. Важными преимуществами препарата служат высокая безопасность и возможность применения через небулайзер.
Важными преимуществами препарата служат высокая безопасность и возможность применения через небулайзер.
Список литературы
1. Национальная программа “Бронхиальная астма у детей. Стратегия лечения и профилактика”. 3-е изд., испр. и доп. М., 2008.
2. Jeffery PK. et al. // Am. Rev. Respir. Dis. 1992. V. 145. P 890.
3. Laitinen L.A. et al. // Am. Rev. Respir. Dis. 1993. V. 147. P 697.
4. Pulmicort (Budesonid): International product monograph. AstraZeneca, 2008.
5. Геппе Н.А., Бераиа Т.Т. // Consilium medicum. Прилож. Педиатрия. 2008. № 1. С. 50.
Ультразвуковая диагностика в неонатологии: Монография / Под ред. Дворяковского И. В., Яцык Г.В.
В., Яцык Г.В.
В монографии представлены возможности метода ультразвуковой диагностики для оценки состояния головного мозга, органов эндокринной, пищеварительной, мочевыделительной, опорно-двигательной систем и сердца в неонатологии. Описана нормальная ультразвуковая анатомия различных органов и систем, варианты развития и основные признаки патологических состояний, характерных для новорожденных и детей первого года жизни. Отдельная глава посвящена применению эхографии при острой хирургической патологии у новорожденных. Благодаря высокому уровню ультразвуковых технологий в настоящее время ультразвуковая диагностика стала основным методом визуализации в неонатологии, позволяющим своевременно выявлять различные патологические состояния и оказывать необходимую помощь ребенку. 168 с., ил.
Для специалистов ультразвуковой диагностики, врачей-педиатров, неонатологов.
. atmosphere-ph.ru
atmosphere-ph.ru
Всю дополнительную информацию можно получить на сайте w
N
42 А™/сферА. Пульмонология и аллергология 3*2010 www.atmosphere-ph.ru
Пульмикорт суспензия для ингаляций 0,5 мг/мл 2 мл n20
Состав
1 мл препарата содержит будесонид (микронизированный) 500 мкг (1 мг в 1 контейнере)
Форма выпуска
Суспензия для ингаляций дозированная по 2 мл в 1 контейнере — 5 контейнеров в конверте — 4 конверта в упаковке.
Фармакологическое действие
ГКС для ингаляционного применения. Будесонид в рекомендованных дозах оказывает противовоспалительное действие в бронхах, снижая выраженность симптомов и частоту обострений бронхиальной астмы с меньшей частотой побочных эффектов, чем при использовании системных ГКС. Уменьшает выраженность отека слизистой бронхов, продукцию слизи, образование мокроты и гиперреактивность дыхательных путей. Хорошо переносится при длительном лечении, не обладает минералокортикоидной активностью.
Уменьшает выраженность отека слизистой бронхов, продукцию слизи, образование мокроты и гиперреактивность дыхательных путей. Хорошо переносится при длительном лечении, не обладает минералокортикоидной активностью.
Время начала терапевтического эффекта после ингаляции одной дозы препарата составляет несколько часов. Максимальный терапевтический эффект достигается через 1-2 недели после лечения.
Будесонид оказывает профилактическое действие на течение бронхиальной астмы и не влияет на острые проявления заболевания.
Показано дозозависимое воздействие на содержание кортизола в плазме и моче на фоне приема Пульмикорта. В рекомендованных дозах препарат оказывает значительно меньшее влияние на функцию надпочечников, чем преднизон в дозе 10 мг, как было показано в АКТГ тестах.
Показание к применению
- бронхиальная астма, требующая поддерживающей терапии ГКС;
- хроническая обструктивная болезнь легких (ХОБЛ).
Способы применения и дозы
Дозу препарата Пульмикорт® устанавливают индивидуально. В том случае, если рекомендуемая доза не превышает 1 мг/сут, всю дозу препарата вводят единовременно (за один раз). В случае приема более высокой дозы рекомендуется разделить ее на 2 приема.
В том случае, если рекомендуемая доза не превышает 1 мг/сут, всю дозу препарата вводят единовременно (за один раз). В случае приема более высокой дозы рекомендуется разделить ее на 2 приема.
Начальная доза для взрослых (в т.ч. пациентов пожилого возраста) составляет 1-2 мг/сут. Поддерживающая доза составляет 0.5-4 мг/сут. В случае тяжелых обострений доза может быть увеличена.
Детям в возрасте 6 мес и старше рекомендуемая начальная доза составляет 0.25-0.5 мг/сут. При необходимости доза может быть увеличена до 1 мг/сут. Поддерживающая доза составляет 0.25-2 мг/сут.
Для всех пациентов желательно определить минимальную эффективную поддерживающую дозу.
В случае необходимости достижения дополнительного терапевтического эффекта можно рекомендовать увеличение суточной дозы (до 1 мг/сут) Пульмикорта вместо комбинации препарата с ГКС для приема внутрь, благодаря более низкому риску развития системных эффектов.
Пациент должен быть проинформирован о необходимости внимательно прочитать инструкцию по использованию препарата, а также о том, как использовать небулайзер.
Противопоказания
- детский возраст до 6 мес;
- повышенная чувствительность к будесониду.
Особые указания
Для сведения к минимуму риска грибкового поражения ротоглотки следует проинструктировать пациента о необходимости тщательно полоскать рот водой после каждой ингаляции препарата.
Для предупреждения раздражения кожи после использования небулайзера с маской лицо следует вымыть.
Следует избегать совместного назначения будесонида с кетоконазолом, итраконазолом или другими потенциальными ингибиторами CYP3A4. В случае если такая комбинация необходима, следует увеличить время между приемами препаратов до максимально возможного.
У детей и подростков, получающих лечение ГКС (любые формы) в течение продолжительного периода, рекомендуется регулярно контролировать показатели роста. При назначении ГКС следует оценить соотношение предполагаемой пользы от применения препарата и потенциального риска замедления роста.
Применение будесонида в дозе до 400 мкг/сут у детей старше 3 лет не приводило к возникновению системных эффектов. Биохимические признаки системного эффекта препарата могут встречаться при применении препарата в дозе от 400 до 800 мкг/сут. При превышении дозы 800 мкг/сут системные эффекты препарата встречаются часто.
Применение ГКС для лечения бронхиальной астмы может вызывать нарушение роста. Результаты наблюдений за детьми и подростками, получавшими будесонид в течение длительного периода (до 11 лет), показали, что рост пациентов достигает ожидаемых нормативных показателей для взрослых.
Условия хранения
Препарат следует хранить в недоступном для детей месте при температуре ниже 30°С.
После вскрытия конверта содержащиеся в нем контейнеры следует использовать в течение 3 месяцев. Контейнеры следует хранить в конверте для защиты их от света.
Открытый контейнер должен быть использован в течение 12 ч.
Применение пульмикорта у недоношенных новорожденных с респираторным дистресс-синдромом
цу — 1 2141
Гаркуша Владимир Евгеньевич
ПРИМЕНЕНИЕ ПУЛЬМИКОРТА У НЕДОНОШЕННЫХ НОВОРОЖДЕННЫХ С РЕСПИРАТОРНЫМ ДИСТРЕСС-СИНДРОМОМ
14. 00.37- Анестезиология и реаниматология
00.37- Анестезиология и реаниматология
Автореферат
диссертации на соискание ученой степени кандидата медицинских наук
Москва, 2008 г.
На правах рукописи
Работа выполнена в Государственном образовательном учреждении высшего профессионального образования «Российский государственный медицинский университет Федерального агентства по здравоохранению и социальному развитию».
Научный руководитель:
доктор медицинских наук, профессор
Официальные оппоненты:
член-корреспондент РАМН, д.м.н., профессор ГОУ ВПО РГМУ Росздрава
Гребенников Владимир Алексеевич
Гельфанд Борис Романович
член-корреспондент РАМН, д.м.н., профессор Салтанов
НИИ детской онкологии и гематологии Александр Иосифович
ГУ РОНЦ им. Н.Н.Блохина РАМН
Ведущее учреждение: ГОУ ДПО «Российская медицинская академия последипломного образования Федерального агентства по здравоохранению и социальному развитию»
Защита состоится « »_2008 г. в 14 часов
в 14 часов
на заседании Диссертационного совета Д. 280.072.11 при Российском государственном медицинском университете (117997, Москва, ул. Островитянова, д. 1).
С диссертацией можно ознакомиться в библиотеке Российского государственного медицинского университета по адресу: 117997, Москва, ул. Островитянова, д.1,
Автореферат разослан «_»_
Ученый секретарь Диссертационного Совета, доктор медицинских наук, профессор
2008г.
Г.Д. Лазишвили
L
2uuy
ОБЩАЯ ХАРАКТЕРИСТИКА РАБОТЫ
Актуальность темы. Недоношенные новорожденные и дети с низкой массой тела при рождении составляют группу наибольшего риска перинатальных потерь и инвалидности в дальнейшем.
Частота рождения таких детей составляет в России- 5-10%, в CLUA-8,9%, Швеции-5,4%, Франции-5,6% [Володин H.H., 2004]. По данным отчетов клиники акушерства и гинекологии ММА им. И.М. Сеченова невынашиваемость наблюдается у 6,1% беременных женщин.
Среди патологических состояний у недоношенных младенцев особое место занимает респираторный дистресс-синдром (РДС), который обусловлен незрелостью легких и первичным дефицитом сурфактанта [Ю Виктор В.Х., 1989; Bhutani V.K., Abbasi S„ et al„ 1992; Гребенников B.A., 1995].
Одним из основных методов лечения тяжелого РДС является искусственная вентиляция легких (ИВЛ). Эффективная ИВЛ у детей с РДС приводит к устранению гиперкапнии и гипоксемии.
Однако вслед за первичными положительными эффектами ИВЛ постепенно начинают проявляться патофизиологические изменения.
ИВЛ замедляет продукцию сурфактанта, способствует образованию факторов макрофагального воспаления. Это приводит к лейкоцитарной инфильтрации легких, образованию нейтрофильных агрегатов, отеку легких и слизистой оболочки бронхов.
Многочисленными исследованиями доказано, что проведение ИВЛ с использованием концентрации кислорода выше 40%, пикового давления больше 30 см. водного столба и продолжительностью более 72 часов увеличивает риск развития легочных осложнений, наиболее тяжелым из которых является бронхолегочная дисплазия (БЛД) [Abman S. H., Grothius J.R.,1994],
H., Grothius J.R.,1994],
Известно, что основную роль в формировании БЛД у недоношенных детей играют незрелость легочной ткани, особенности строения
бронхиального дерева, дефицит сурфактанта, баротравма, воспаление, развивающееся в процессе ИВЛ в бронхо-легочной системе [Дементьева Г.М., Кешишян Е.С.,1996; Hazinki Т.А., 1990; Abman S.H., Grothius J.R., 1994; Dorm S.M., Sinha S.K. 1996; Fenton A.C., Annich G., Mason E„ 1996].
Риск развития БЛД возрастает с уменьшением массы тела и гестационного возраста [Bancalari Е., Abdenour G.E., Feller R., et al., 1979; Abman S.H. Grothius J.R., 1994].
Исход лечения БЛД не всегда оказывается эффективным, поэтому профилактика развития этого заболевания остается весьма актуальной.
До настоящего времени глюкокортикоиды являются наиболее часто применяемыми при профилактике и лечении БЛД. Несмотря на многочисленные исследования, проведенные по этой проблеме нет единого мнения о целесообразности использования в комплексном лечении глюкокортикоидов, их дозировок и способов введения [Kovacs L. , Davis G.M., et al., 1998; Greenough A., 1999; Cole C.H., 2000; Halliday H.L., 2003].
, Davis G.M., et al., 1998; Greenough A., 1999; Cole C.H., 2000; Halliday H.L., 2003].
Парентерально применяемые глюкокортикоиды часто вызывают выраженные побочные эффекты [Robertson С.М., Etches P.C., et al., 1992; Barnes P.J,1995; Ng P.C., Fok T.F., et al., 1997; Cole C.H., 2000; Mieskonen S„ Eronen M, 2003; Pelkonen A.S.Hakuiinen A.L., 2001].
В последние годы большой интерес вызывают ингаляционные глюкокортикоиды, что связано с возможностью быстрой доставки препаратов в дыхательные пути, высокой местной активностью и низкой абсорбцией.
Из всех известных ингаляционных глюкокортикоидов предпочтение отдается будесониду (пульмикорту), так как жидкая суспензия этого препарата, вследствие ее более высокой водной растворимости, оказалась пригодной для небулайзерной терапии в терапевтических концентрациях. Будесонид обладает высоким местным противовоспалительным действием. Имеет мало побочных эффектов.
До настоящего времени нет единого мнения в отношении эффективности будесонида у недоношенных младенцев с РДС. Разноречивы
Разноречивы
данные о начале и длительности его применения. Поэтому исследования об использовании этого препарата у недоношенных детей с РДС продолжаются [Kovacs L, Davis G.M., et al.,1998; Greenough A. 1999; Halliday H.L., 1999; Cole C.H., 2000; Jonsson B, Eriksson M„ et al„ 2000; Doyle L.W., Halliday
H.L.et al.,2005; Shah V., Ohlsson A., et al., 2007].
Цель исследования. Оценить эффективность применения пульмикорта в комплексной терапии РДС у недоношенных новорожденных. Задачи исследования.
I. Изумить влияние ингаляций пульмикорта на состояние легочного газообмена у недоношенных новорожденных с РДС.
2. Оценить влияние пульмикорта на показатели механики дыхания у недоношенных детей с РДС.
3. Выявить наличие или отсутствие побочных эффектов и осложнений при ингаляциях пульмикорта в дозе 400 мкг/кг дважды в день.
4. Определить влияние пульмикорта на продолжительность респираторной терапии, частоту развития осложнений ИВЛ у недоношенных детей и их тяжесть.
5. Оценить эффективность пульмикорта у недоношенных детей с различным гестационным возрастом.
Научная новизна. Впервые в нашей стране проведена комплексная оценка влияния суспензии пульмикорта на показатели функционального состояния системы дыхания, центральной гемодинамики, уровень глюкозы крови, кислотно-основное состояние и газовый состав крови у новорожденных с тяжелым течением РДС.
Впервые проведена сравнительная оценка эффективности пульмикорта у недоношенных новорожденных с различным гестационным возрастом.
На основании проведенных исследований разработан оптимальный алгоритм применения пульмикорта в комплексном лечении РДС.
Практическая значимость. В результате проведенного исследования установлена клиническая эффективность и безопасность пульмикорта в дозе 400 мкг/кг применяемого в ингаляциях дважды в день у недоношенных
новорожденных в комплексной терапии тяжелого РДС. Данный метод лечения приводит к улучшению функционального состояния системы дыхания, что позволяет быстрее «смягчать» параметры ИВЛ. Ингаляции пульмикорта способствуют сокращению продолжительности искусственной вентиляции легких и оксигенотерапии, уменьшают частоту и тяжесть возникающих легочных осложнений. Это позволяет во многих случаях избежать назначения системных глюкокортикоидов.
Ингаляции пульмикорта способствуют сокращению продолжительности искусственной вентиляции легких и оксигенотерапии, уменьшают частоту и тяжесть возникающих легочных осложнений. Это позволяет во многих случаях избежать назначения системных глюкокортикоидов.
Внедрение. Метод лечения ингаляционным глюкокортикоидом (пульмикортом) с использованием небулайзера внедрен в клиническую практику в отделении реанимации и интенсивной терапии для новорожденных детей клиники акушерства и гинекологии ММА им. И.М. Сеченова и в Неонатальном центре ДГКБ №13 им. Н.Ф.Филатова у недоношенных детей с РДС, нуждающихся в искусственной вентиляции легких. Материалы диссертации используются в учебном процессе кафедры детской анестезиологии и интенсивной терапии ФУВ РГМУ.
Публикации. Результаты работы опубликованы в журнале «Вестник интенсивной терапии» №6 2006г., в сборнике трудов Конгресса «Человек и лекарство» 2006г., в журнале «Пульмонология» №4 2007г., в сборнике трудов Конгресса «Педиатрическая анестезиология и интенсивная терапия» 2007г.
Апробация диссертации. Основные положения диссертационной работы доложены и обсуждены на объединенной научно-практической конференции сотрудников кафедры детской анестезиологии и интенсивной терапии ФУВ, ПНИЛ хирургии, анестезиологии детского возраста, академической группы академика Ю.Ф. Исакова, кафедры детской хирургии, курса эндоскопической хирургии в педиатрии ФУВ и детской урологии и андрологии ФУВ ГОУ ВПО РГМУ, сотрудников ДГКБ №13 им. Н.Ф. Филатова.
Объем и структура диссертации. Диссертация написана на русском языке, изложена на 135 страницах машинописного текста и состоит из введения, обзора литературы, описания материалов и методов исследования,
2-х глав собственных наблюдений, обсуждения полученных результатов, выводов и практических рекомендаций. Работа иллюстрирована 28 таблицами, 23 рисунками. Библиография включает 338 источников, в том числе 89 отечественных и 249 зарубежных авторов.
МАТЕРИАЛЫ И МЕТОДЫ ИССЛЕДОВАНИЯ
Характеристика материала. В исследование включены 96 недоношенных новорожденных детей, которые поступали в отделение реанимации и интенсивной терапии для новорожденных детей из родильных залов клиники акушерства и гинекологии ММА им. И.М.Сеченова в период с 2002 по 2007 годы с тяжелым РДС, которым потребовалась искусственная вентиляция легких в первые часы жизни.
В исследование включены 96 недоношенных новорожденных детей, которые поступали в отделение реанимации и интенсивной терапии для новорожденных детей из родильных залов клиники акушерства и гинекологии ММА им. И.М.Сеченова в период с 2002 по 2007 годы с тяжелым РДС, которым потребовалась искусственная вентиляция легких в первые часы жизни.
На первом этапе для оценки системного воздействия пульмикорта все дети были разделены на две группы.
I группу составили 49 детей с клинико-рентгенологическими признаками тяжелой формы РДС, находящиеся на ИВЛ, проводимой в контролируемом (IPPV) или вспомогательном (SIMV, А/С) режиме, которым с целью улучшения механических характеристик легких и уменьшения воспалительных реакций в возрасте 48 часов жизни, ингаляционно, через небулайзер альвеолярного типа фирмы «Ititersurgical» Micro Cirrus™, вводилась суспензия пульмиткорта в дозе 400 мкг/кг дважды в день до момента экстубации [Halliday H.L., 1999].
II группу (контрольную) составили 47 детей с клинико-рентгенологическими признаками тяжелой формы РДС, находящиеся на ИВЛ, проводимой в контролируемом (IPPV) или вспомогательном (SIMV, А/С) режимах, которым проводилось лечение без глюкокортикоидов, в соответствии с принятым в клинике протоколом ведения недоношенных новорожденных с РДС. Характеристика больных представлена в таб. 1
Характеристика больных представлена в таб. 1
Группы формировались путем случайного отбора. Дети, поступающие по четным числам, были отнесены в первую группу, а по нечетным числам во вторую.
Таблица 1
Характеристика основной и контрольной групп исследования (М±т)
Показатель Группа I Группа II
(п=49) (п=47)
Гестационный возраст (нед) 30,85±0,72 30,4±0,61
Масса тела при рождении (г) 1404,49±217,5 1378,66±208,6
Пол Мужской 29 (59%) 29 (62%)
Женский 20 (41%) 18(38%)
Апгар 1 мин 4,3±1,75 4,2±1,04
Апгар 5 мин б.4±0,4б 6,3±0,55
Антенатальная профилактика РДС 22 (45%) 21 (45%)
кортикостероидами
Возраст при поступлении в отд. 13,7±0,12 12,95±0,19
реанимации (мин)
Возраст к началу ИВЛ (мин) 69±18 53±14
Таблица 2
Характеристика групп новорожденных с различным гестационным возрастом, получавших ингаляции пульмикорта (М±ш)
ПОКАЗАТЕЛИ Группа 1а Группа 16
(ч=23) (п=26)
Гестационный возраст (иед. ) 32,75±0,71 29,4±0,61
) 32,75±0,71 29,4±0,61
Масса тела при рождении (г) 1504,69±225,5 1173,66±216,6
Пол Мужской 14(61%) 15 (58%)
Женский 9 (39%) 11 (42%)
Апгар 1 мин 4,6±1,75 4,1±1,07
Апгар 5 мин 6.2±0,46 5,3±0,55
Антенатальная профилактика РДС 11 (48%) 11 (42%)
кортикостероидами
Возраст при поступлении в отд. 13,4±0,11 12,35±0,12
реанимации (мин)
На втором этапе для изучения эффективности ингаляций пульмикорта в комплексной терапии РДС у новорожденных с различным гестационным возрастом все дети были разделены на две подгруппы, В группу 1а включены 23 ребенка с гестационным возрастом более 30 недель, в группу 16 — 26 детей с гестационным возрастом менее 30 недель. Характеристика больных представлена в таб. 2
Критерии включения в группы наблюдения:
1. Новорожденные с клиническими и рентгенологическими признаками РДС, нуждающиеся в ИВЛ,
2. Гестационный возраст до 34 недель.
3. Концентрация 02 > 30% у детей с гестационным возрастом < 30 недель.
4. Концентрация 02 > 40% у детей с гестационным возрастом > 30 недель.
Критерии исключения из групп наблюдения:
1. Несовместимые хотя бы одному вышеизложенному критерию включения.
2. Безводный промежуток более 12 часов.
3. Врожденные пороки развития.
4. Признаки внутриутробной инфекции.
5. Артериальная гипертензия (среднее АД > 150% от возрастной нормы) более 24 часов на момент включения в исследование.
6. Тахикардия (ЧСС >180 уд/мин.) или нарушения сердечного ритма.
7. Гипергликемия (уровень глюкозы выше 6,9 ммоль/л).
Методы исследования.
1. Всем детям, при поступлении в отделение реанимации и интенсивной терапии, проводился мониторинг витальных функций. С помощью монитора пациента записывались показатели: частота сердечных сокращений во 2-ом стандартном отведении, частота дыханий, артериальное давление систолическое, среднее, диастолическое, температура тела, насыщение гемоглобина артериальной крови кислородом (методом пульсоксиметрии). Данные параметры регистрировались с помощью мониторов Philips 3046А МЗ (США).
Данные параметры регистрировались с помощью мониторов Philips 3046А МЗ (США).
2. Определялись кислотно — основное состояние и газы артериализированной крови микрометодом Аструпа на газоанализаторе Chiron 348 (США).
3. Аппаратом механики дыхания Cosmo plus фирмы Novametrix (США) определялись динамический комплайнс (С ¿уп), сопротивление в дыхательных
путях на выдохе (RAWe) и вдохе (RAWi), среднее давление в дыхательных путях (MAP), объем выдоха (Vte) и вдоха (Vti).
4. Фиксировалось давление, создаваемое аппаратом ИВЛ на вдохе (PIP) и выдохе (PEEP), время вдоха (Tin), концентрация кислорода во вдыхаемой смеси (Fi02).
5. С целью оценки эффективности оксигенации определяли индекс повреждения легких (ИПЛ), который рассчитывали по формуле:
ИПЛ = (MAP х Fi02 х 100%)/р02, где
MAP — среднее давление в дыхательных путях (см вод.ст.)
Fi02 — концентрация кислорода во вдыхаемой смеси
р02 — парциальное напряжение кислорода в артериализированной капиллярной крови (мм. рт.ст.)
рт.ст.)
6. Рентгенологическое исследование органов грудной клетки проводили в 1 день, на 3, 5, 10, 14 и 28 сутки с помощью палатного аппарата Toshiba.
7. Исследовался уровень глюкозы крови, содержание электролитов в сыворотке с помощью биохимического анализатора.
8. С целью диагностики пери — и интравентрикулярных кровоизлияний проводили нейросонографию с помощью ультразвукового сканера Toshiba 340 ежедневно в течение всего периода наблюдения.
9. Наряду с общепринятыми методами контроля за показателями гемодинамики нами применялся метод эхокардиографии с помощью ультразвукового сканера Toshiba 340. Оценивались: сократительная способность левого желудочка, размеры аорты и левого предсердия гемодинамическая значимость артериального протока.
Указанные параметры регистрировались до начала применения исследуемого препарата, через 12 часов после применения, 24, 48, 72, 96,120 часов.
РЕЗУЛЬТАТЫ ИССЛЕДОВАНИЯ И ИХ ОБСУЖДЕНИЕ.
Динамика изменений параметров ИВЛ и оксигенации после ингаляций
пульмикорта.
Анализируя показатели фракционной концентрации кислорода во вдыхаемой смеси (ТЮ2) мы отметили, что уже через 24 часа после введения пульмикорта у пациентов I группы РЮ2 было ниже на 30% по сравнению с исходными значениями, а в группе II на 18%. К 72 часу наблюдения РЮ2 удавалось снизить на 53%, по сравнению с исходными значениями, а в контрольной группе на 43%. К 120 часу исследования РЮ2 у новорожденных I группы была ниже на 20%, по сравнению с контрольной группой (рис. I).
Рисунок 1
Динамика фракционной концентрации кислорода в газовой смеси КЮ2у детей в группах сравнения
1
0,8
0,2
ДО 12 24** 48** 72** 96** 120**
■ основная 0,92 0,82 0,64 0,52 0,43 0,36 0,31
□ контрольная 0,91 0,88 0,75 0,64 0,52 0,48 0,41
время наблюдения (часы)
**достоверная разница показателей между группами сравнения (р<0,01)
Наряду со снижением Fi02 через 24 часа после применения препарата у детей основной группы отмечалось достоверное снижение PIP по сравнению с исходными значениями на 17%, а в контрольной группе на 10%, Достоверная разница PIP между группами сравнения начинала прослеживаться через 24 часа, сохраняясь до конца наблюдения и было на 15% ниже в основной группе (р<0,01) (рис. 2).
2).
Рисунок 2
Динамика максимального давления на вдохе PIP в группах
сравнения
время наблюдения (часы)
** достовернаяразтща показателей между группами сравнения (р<0,01)
Рисунок 3
Динамика величины среднего давления вдыхательных путях МАР ( см вод. ст.) в группах сравнения
до 12 24** 48** 72** 96** 120**
■ основная 14,6 12,09 9,62 7,64 5,87 5,76 4,81
□ контрольная 14,7 13,63 11,07 9,08 7,57 7,45 6,32
время наблюдения (часы)
**достоверная разтща показателей между группами сравнения (р<0,01)
Среднее давление в дыхательных путях (MAP) в основной группе начинало снижаться уже через 12 часов от начала применения пульмикорта по сравнению с исходными значениями на 17%, а в контрольной группе на
7%. Через 24 часа достоверная разница MAP прослеживалась и между группами сравнения (р <0,01). К 72 часам MAP было на 21% ниже в основной группе по сравнению с контрольной. Достоверная разница между группами сравнения сохранялась до конца времени наблюдения (рис. 3).
Достоверная разница между группами сравнения сохранялась до конца времени наблюдения (рис. 3).
Кроме описанных изменений параметров вентиляции и среднего давления в дыхательных путях изменялся индекс повреждения легких (ИПЛ). Разница в группах сравнения была достоверной через 12 часов после использования пульмикорта (р<0,01). К 72 часам наблюдения ИПЛ на 37% был меньше у детей I группы по сравнению с детьми II группы. К концу наблюдения ИПЛ продолжал уменьшаться с достоверной разницей (рис. 4).
Рисунок 4
Динамика величины индекса повреждения легких (ИПЛ) у детей в группах сравнения
30 25 20
Ч
п 15
Я
10 5
до 12** 24** 48** 72** 96** 120**
■ основная 29,06 21,58 13,4 8,65 5,5 4,51 3,25
□ контрольная 29,62 26,59 18,38 12,87 8,72 7,92 5,74
время наблюдения (тпсы)
**достовернаяразница показателей между группами сравнения (р<0,01)
Проанализировав полученные результаты, мы пришли к выводу, что у новорожденных основной группы, по сравнению с контрольной группой удавалось в более короткие сроки снизить фракционную концентрацию кислорода, уменьшить максимальное давление на вдохе и среднее давление в дыхательных путях. Это позволяло снизить индекс повреждения легких и улучшить оксигенацию.
Это позволяло снизить индекс повреждения легких и улучшить оксигенацию.
Влияние пульмикорта на показатели механики дыхания
В процессе лечения РДС важно оценивать показатели, которые отражают как условия вентиляции, так и тяжесть течения заболевания бронхо-легочной системы. К таковым относятся динамическая растяжимость системы «грудная клетка-легкие» и сопротивление дыхательных путей на выдохе.
Показатели сопротивления дыхательных путей на выдохе (Ял\Уе) представлены на рис. 5.
Рисунок 5
Динамика показателей сопротивления дыхательных путей на выдохе На\Ус (см вод.ст./л/сек) у детей в группах сравнения
200-1
150-
I 10°- -
50-
0- ДО 12 24 48** 72** 96** 120*
■ основная 188,8 2 162,2 152, 142,5 130,4 !> 126,3 118,0 3
□ контрольная 188,1 7 174,2 172,2 3 165,7 5 156,4 3 149,3 142,3 9
время наблюдения (часы) ** достоверная разница показателей между группами сравнения (р<0,05) Как видно из представленных данных у детей I группы уже через 24 часа после применения пульмикорта сопротивление дыхательных путей уменьшилось на 19% по сравнению с исходными значениями, а в группе II на 9% . (мл/см вод. ст.) у детей в группах сравнения
(мл/см вод. ст.) у детей в группах сравнения
** достоверная разница показателей между группами сравнения (р<0,01)
Таким образом, на основании полученных результатов мы пришли к выводу, что у новорожденных в группе, где применялся пульмикорт, по сравнению с контрольной группой, в более короткие сроки уменьшалось сопротивление дыхательных путей и повышалась динамическая растяжимость системы «грудная клетка-легкие».
Влияние пульмикорта на показатели центральной гемодинамики
Влияние пульмикорта на показатели центральной гемодинамики мы оценивали по величине среднего артериального давления (АДср) и частоте сердечных сокращений (ЧСС).
Изучив показатели центральной гемодинамики мы пришли к выводу, что пульмикорт, примененный в комплексном лечении РДС, не оказывает патологического воздействия на АДср и ЧСС.
Влияние пульмикорта на уровень глюкозы крови
Влияние пульмикорта на углеводный обмен мы оценивали по уровню глюкозы крови, которая измерялась до начала применения пульмикорта и через каждые б часов в течение всего времени наблюдения.
Уровень глюкозы крови до начала применения пульмикорта и в процессе его использования в течение 120 часов наблюдения не превышал верхней границы нормы. Достоверной разницы в группах сравнения не выявлено (р>0,05).
Анализ влияния пульмикорта на длительность ИВЛ, длительность оксигенотерапии, частоту развития осложнений ИВЛ и летальность у детей основной и контрольной групп
Применение пульмикорта у недоношенных детей с РДС в основной группе позволило быстрее снизить фракционную концентрацию кислорода до безопасных значений (<0.4), общую длительность ИВЛ, количество осложнений и летальность (таб. 3 и 4). Умерло 2 младенца на 4 и 5 сутки жизни с гестационным возрастом <30 недель от РДС в сочетании с ВЖК 3 степени.
Таблица 3
Сроки достижения Fi02<0,4, продолжительность ИВЛ и оксигенотерапии у детей I и II групп (М±т)
ПОКАЗАТЕЛИ ГРУППА I (п = 49) ГРУППА И (п — 47) р**
Общая длительность ИВЛ (сут) 14,7±1,11 19,3±1,05 <0,05
Общая длительность оксигенотерапии (сут) 19,2±1,62 25,5±1,79 <0,01
Сроки достижения РЮг<0,4 (ч) 83,1б±1,55 93,04±1,27 <0,01
В контрольной группе один больной умер на 4 сутки жизни с г. в.>30 недель от РДС в сочетании с ВЖК 4 степени и 2 новорожденных с г.в.<30 недель на 5 сутки жизни от РДС и ВЖК 3 степени.
в.>30 недель от РДС в сочетании с ВЖК 4 степени и 2 новорожденных с г.в.<30 недель на 5 сутки жизни от РДС и ВЖК 3 степени.
Таблица 4
Частота развития осложнений ИВЛ и летальность у детей 1 и II групп
ОСЛОЖНЕНИЯ ИВЛ ГРУППА 1 ГРУППА II
(п = 49) (п = 47)
Пневмоторакс 1 (2,0%) 3 (6,4%)
Пневмомедиастинум 1 (2,0%) 2 (4,3%)
Имтерстициальная эмфизема 2 (4,1%) 3 (6,4%)
Пневмоперикардиум — 2 (4,3%)
Пневмония 18(37%) 20 (43%)
БЛД 2 (4,1%) 6(12,8%)
Умерло (летальность) 2 (4,1%) 3 (6,4%)
Летальность в группах сравнения была сопоставима и обусловлена тяжелой формой РДС в сочетании с массивными внутрижелудочковыми кровоизлияниями, которые способствовали развитию полиорганной недостаточности, не поддающейся терапии,
Оценка эффективности ингаляций пульмикорта в комплексной терапии РДС у новорожденных с различным гестационным возрастом
Для оценки влияния пульмикорта на показатели вентиляции и оксигенации нами регистрировалась динамика изменений показателей FiOi, PIP, MAP, ИПЛ.
Анализ результатов показал, что фракционная концентрация кислорода во вдыхаемой смеси уже через 12 часов после введения пульмикорта у пациентов обеих групп снижалась на 20% по сравнению с исходными значениями. К 72 часу наблюдения эта разница в обеих группах уменьшалась на 52%. К концу наблюдения у новорожденных с г.в.>30 недель Fi02 была меньше на 15% по сравнению с группой, у которой г.в. был <30 недель. Достоверных различий в группах сравнения не выявлено (р>0,05).
Наряду со снижением Fi02 после применения пульмикорта у детей 1а группы через 24 часа отмечалось достоверное снижение PIP на 21%, а в группе 16 на 13% по сравнению с исходными значениями. К концу наблюдения PIP было меньше на 14% у детей с г.в. > 30 недель по сравнению с новорожденными, г.в. которых был <30 недель (рис. 7).
Рисунок 7
Динамика максимального давления на вдохе PIP (см вод. ст.) у детей с различным гестационным возрастом
35 30 25
10 5 0
**достоверность разницы показателей между группами сравнения (р<0,05)
Рисунок 8
Динамика значений среднего давления вдыхательных путях MAP ( см вод. ст.) у пациентов с различным гестационным возрастом
ст.) у пациентов с различным гестационным возрастом
16Т — о. Ö «‘I
Ь g ю—
5 в
3 1
4- — i
2″»\ 0-|iki
до 12 24 48 72** 96** 120** время наблюдения (часы)
** достоверность разницы показателей между группами сравнения (р<0,05) Анализ показателей среднего давления в дыхательных путях показал, что через 24 часа MAP было ниже на 37% у детей с г.в>30 недель, а у младенцев с г.в. <30 недель на 31% по сравнению с исходными значениями. Разница между группами становится значимой только через 72 часа. К этому времени MAP на 21% ниже у детей 1а группы по сравнению с группой 16. К концу наблюдения эта разница составляла 19% (рис. 8),
□ группа la □ группа 16
GZ CS
— -i О Ä3I
—-J«-———т-,-—-г-———Т————до 12 24 48 72** 96*» 120**
время наблюдения (часы)
— Шгруппа 1а □ группа 16
— Т-*— =31-
— 1* -М- -Т- -1
Кроме описанных изменений параметров вентиляции и среднего давления в дыхательных путях изменялся индекс повреждения легких (ИПЛ). Достоверная разница в группах сравнения начинала прослеживаться через 12 часов после использования пульмикорта и сохранялась до конца наблюдения (рис. 9).
Достоверная разница в группах сравнения начинала прослеживаться через 12 часов после использования пульмикорта и сохранялась до конца наблюдения (рис. 9).
Рисунок 9
Динамика значений индекса повреждения легких у детей с различным гестационным возрастом
30 25 20
10 5 0
** достоверность разтщы показателей между группами сравнения (р<0,01)
Проанализировав полученные результаты, мы пришли к выводу, что у новорожденных с гестационным возрастом >30 недель удавалось в более короткие сроки снизить фракционную концентрацию кислорода, уменьшить максимальное давление на вдохе, создаваемое аппаратом ИВЛ и среднее давление в дыхательных путях, по сравнению с детьми, гестационный возраст которых был <30 недель. Это приводило к снижению индекса повреждения легких и улучшению оксигенации.
Влияние пульмикорта на показатели механики дыхания у детей с различным гестационным возрастом
Для оценки функционального состояния бронхо-легочной системы мы исследовали сопротивление дыхательных путей на выдохе и динамическую растяжимость системы «грудная клетка-легкие». о
о
5 0,(5 0,4 0,2 0
** достоверность разницы показателей между группами сравнения (р<0,01)
Изучив показатели С(1уп, мы обнаружили, что растяжимость достоверно нарастала по сравнению с исходными данными к 24 часам от начала введения препарата на 54% у детей в группе 1а и на 55% в группе 16. Достоверная разница показателей между группами начиналась через 24 часа от начала терапии (р<0,01). К 72 часу наблюдения в группе 1а С{|уп была на 20% выше, чем в группе 16. К концу наблюдения эта разница уменьшилась до 11% и была выше в группе 1а (рис, 10).
Таким образом, изучив полученные результаты, мы пришли к выводу, что пульмикорт улучшает показатели механики дыхания в обеих группах, по
время наблюдении (часы)
сравнению с исходными данными. Динамическая растяжимость системы «грудная клетка-легкие» достоверно увеличивалась у пациентов с гестационным возрастом >30 недель по сравнению с группой, где гестационный возраст был <30 недель. Достоверных различий в уменьшении сопротивления дыхательных путей в группах сравнения не выявлено.
Достоверных различий в уменьшении сопротивления дыхательных путей в группах сравнения не выявлено.
Анализ влияния пульмикорта на длительность ИВЛ, длительность оксигенотерапии, частоту развития осложнений и летальность у детей с различным гестационным возрастом
Эффективность ингаляций пульмикорта в зависимости от гестационного возраста отражена в таблицах 5 и 6.
Таблица 5
Сроки достижения FiCh<0,4, продолжительность ИВЛ и оксигенотерапии у детей с различным гестационным возрастом
(Mini)
ПОКАЗАТЕЛИ ГРУППА 1а (п = 23) ГРУППА 16 (п = 26) р**
Общая длительность ИВЛ (сут) 10,1±3,41 18,3±3,12 <0,05
Общая длительность оксигенотерапии (сут) 14,9±1,62 23,5±1,79 <0,01
Сроки достижения РЮ2<0,4 (ч) 73,16±1,54 83,23± 1,18 <0,01
Изучив эти показатели мы пришли к выводу, что эффект ингаляций пульмикорта оказался выше в группе новорожденных с гестационным возрастом более 30 недель, что проявлялось достоверно более быстрым улучшением показателей механики дыхания и легочного газообмена, Кроме того, применение пульмикорта у недоношенных детей с гестационным возрастом более 30 недель позволяет быстрее сокращать длительность ИВЛ, частоту развития легочных осложнений и время пребывания в отделении интенсивной терапии. ,,) и уменьшением сопротивления дыхательных путей (Н-ау/с)- Это позволяет на 10 часов быстрее снизить РЮ2 до нетоксического уровня (<0,4).
,,) и уменьшением сопротивления дыхательных путей (Н-ау/с)- Это позволяет на 10 часов быстрее снизить РЮ2 до нетоксического уровня (<0,4).
2. Назначение пульмикорта в дозе 400 мкг/кг дважды в день не оказывает влияния на показатели системной гемодинамики, углеводного обмена и не вызывает побочных действий.
3. Ингаляции пульмикорта у недоношенных детей с РДС способствуют сокращению продолжительности ИВЛ и длительности оксигенотерапии в среднем на 5 суток. Частота развития синдрома утечки воздуха снизилась в 2,5 раза, а БЛД в 3 раза.
4. Эффект ингаляций пульмикорта оказался выше в группе новорожденных с гестационным возрастом более 30 недель, что проявилось достоверно более быстрым улучшением показателей механики дыхания и легочного газообмена.
5. Применение пульмикорта у недоношенных детей с гестационным возрастом более 30 недель позволяет сократить длительность ИВЛ и оксигенотерапии в среднем на 8 суток и на 12 часов быстрее снизить РЮ2 до нетоксического уровня.
ПРАКТИЧЕНСКИЕ РЕКОМЕНДАЦИИ
1. Ингаляции пульмикорта показаны недоношенным детям с гестационным возрастом менее 34 недель, у которых имеются признаки тяжелого РДС, требующего проведения ИВЛ дыхательной смесью с концентрацией кислорода более 40%, положительным давлением, создаваемым аппаратом ИВЛ на вдохе, более 30 мм вод.ст. и продолжительностью более 72 часов.
2. Перед началом ингаляции новорожденный ребенок укладывается на спину. Проводится санация трахеобронхиального дерева. Суспензия пульмикорта встряхивается. Необходимая доза препарата разводится в 3 мл. физиологического раствора и вводится в небулайзер альвеолярного типа, который с помощью Т-образного переходника подключается одним концом к интубационной трубке, а другим к адаптеру дыхательного контура аппарата ИВЛ. При проведении вентиляции с использованием РЮ2<0,4 на небулайзер подается поток воздуха 6-8 л/мин. При Бр02 пациента менее 90% необходимо увеличить РЮ2 в дыхательном контуре с помощью смесителя аппарата ИВЛ до величины обеспечивающей Бр02 не ниже 90%. Если ИВЛ осуществляется с РЮ2>0,4 то к небулайзеру подается 100% 02, а смесителем аппарата РЮ2 уменьшается до величины необходимой для поддержания нормальных показателей БрОг. Ингаляции пульмикортом начинают проводиться в возрасте 48 часов жизни в дозе 400 мкг/кг дважды в день. Вскрытая ампула с суспензией хранится в темном месте не более 12 часов.
Если ИВЛ осуществляется с РЮ2>0,4 то к небулайзеру подается 100% 02, а смесителем аппарата РЮ2 уменьшается до величины необходимой для поддержания нормальных показателей БрОг. Ингаляции пульмикортом начинают проводиться в возрасте 48 часов жизни в дозе 400 мкг/кг дважды в день. Вскрытая ампула с суспензией хранится в темном месте не более 12 часов.
3. Ингаляции пульмикорта необходимо проводить до момента экстубации и перевода ребенка на самостоятельное дыхание через естественные дыхательные пути.
4. В процессе лечения пульмикортом требуется бактериальный мониторинг дыхательных путей не менее 1 раза в неделю.
5. В случае развития БЛД ингаляции пульмикорта могут быть продолжены до уменьшения клинических проявлений данного заболевания.
Список работ, опубликованных по теме диссертации
1. Гаркуша В.Е., Гребенников В.А, Применение ингаляционных глюкокортикоидов у недоношенных детей для профилактики бронхолегочной дисплазии. Сборник трудов Конгресса «Человек и лекарство» М, 2006, — с.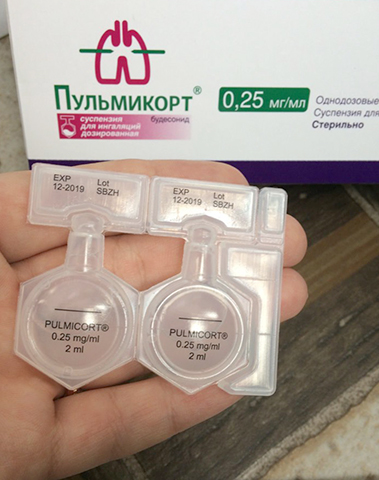 25
25
2. Гребенников В.А., Гаркуша В.Е., Сувальская H.A. Применение пульмикорта для профилактики бронхолегочной дисплазии у недоношенных детей. Вестник интенсивной терапии. — 2006. — №б, — с. 1012
3. Гребенников В.А., Гаркуша В.Е., Третьякова О.В. Профилактика бронхолегочной дисплазии у недоношенных детей пульмикортом. Сборник трудов Конгресса «Педиатрическая анестезиология и интенсивная терапия» М, 2007,- с. 38
4. Гребенников В,А., Гаркуша В.Е., Геппе H.A.. Оценка эффективности ингаляций будесонида применяемых для профилактики БЛД у недоношенных детей с различным гестационным возрастом. Пульмонология. — 2007. — № 4. — с. 7-11
СПИСОК СОКРАЩЕНИЙ И УСЛОВНЫХ ОБОЗНАЧЕНИЙ
АДср артериальное давление среднее
БЛД бронхолегочная дисплазия
ВЖК внутрижелудочковое кровоизлияние
Г.В. гестационный возраст
ИВЛ искусственная вентиляция легких
ИПЛ индекс повреждения легких
КОС кислотно- основное состояние
НСГ нейросонография
РДС респираторный дистресс-синдром новорожденных
ЧД частота дыханий
ЧСС частота сердечных сокращений
ЭКГ электрокардиография
ЭхоКГ эхокардиография
А/С вспомогательная контролируемая вентиляция
BE избыток оснований
CPAP дыхание под постоянным положительным давлением
Cdyn динамическая растяжимость системы «грудная клетка -лёгкие»
Fi02 фракционная концентрация кислорода
MAP среднее давление в дыхательных путях
рС02 парциальное давление углекислого газа в
артериализированной крови
р02 парциальное давление кислорода в артериализированной крови
PEEP положительное давление в конце выдоха
PIP пиковое давление на вдохе
IPPV перемежающая принудительная вентиляция под
положительным давлением
RAWe резистентность дыхательных путей на выдохе
Sp02 насыщение гемоглобина артериальной крови кислородом
измеренное методом пульсоксиметрии SIMV синхронизированная перемежающая принудительная
вентиляция MV минутная вентиляция
Tin продолжительность вдоха
VR частота аппаратных вдохов
2007242148
2007242148
Лекарства от астмы, созданные для детей
ВАЖНАЯ ИНФОРМАЦИЯ ОБ РЕЗУЛЬТАТАХ ПУЛЬМИКОРТА
Важная информация по технике безопасности
PULMICORT RESPULES не является бронходилататором и НЕ должен использоваться для лечения острого приступа астмы. Если ваш ребенок переходит на PULMICORT RESPULES с пероральных кортикостероидов, следуйте инструкциям врача, чтобы избежать серьезных рисков для здоровья, когда ваш ребенок перестанет принимать пероральные кортикостероиды.
Если ваш ребенок переходит на PULMICORT RESPULES с пероральных кортикостероидов, следуйте инструкциям врача, чтобы избежать серьезных рисков для здоровья, когда ваш ребенок перестанет принимать пероральные кортикостероиды.
Используйте PULMICORT RESPULES только со струйным небулайзером, подключенным к воздушному компрессору.Не используйте ультразвуковой небулайзер.
Грибковая инфекция полости рта и горла может возникнуть с PULMICORT RESPULES.
Избегайте заражения вашего ребенка такими инфекциями, как ветряная оспа и корь. Немедленно сообщите своему врачу, если ваш ребенок подвергся воздействию.
Ингаляционные кортикостероиды могут вызвать снижение скорости роста. Долгосрочное влияние на окончательный рост взрослого человека неизвестно.
PULMICORT RESPULES не следует использовать, если у вашего ребенка аллергия на будесонид или какой-либо из ингредиентов.
Обязательно сообщите поставщику медицинских услуг обо всех состояниях здоровья вашего ребенка и обо всех лекарствах, которые он может принимать.
Как и при применении других ингаляционных препаратов от астмы, после приема дозы может возникнуть бронхоспазм с немедленным усилением хрипов. Если после приема препарата PULMICORT RESPULES возникает бронхоспазм, его следует немедленно лечить с помощью ингаляционного бронходилататора быстрого действия. Лечение PULMICORT RESPULES следует прекратить и проконсультироваться с врачом.
Наиболее частые побочные эффекты включают респираторную инфекцию, насморк, кашель, инфекцию уха, вирусную инфекцию, молочницу во рту и горле, воспаление желудка, включая рвоту, диарею, боль в животе и потерю аппетита, кровотечение из носа, розовый глаз, и сыпь.
Разрешенное использование
PULMICORT RESPULES ® (ингаляционная суспензия будесонида) — поддерживающее лекарство, используемое для контроля и предотвращения симптомов астмы у детей в возрасте от 12 месяцев до 8 лет.
Щелкните здесь, чтобы получить полную информацию о назначении для PULMICORT RESPULES.
Вы можете сообщить о побочных эффектах, связанных с продуктами AstraZeneca, нажав здесь.
Кому прописан PULMICORT FLEXHALER® (ингаляционный порошок будесонида, 90 мкг и 180 мкг)?
ВАЖНАЯ ИНФОРМАЦИЯ О PULMICORT FLEXHALER
Важная информация по технике безопасности
PULMICORT FLEXHALER не является бронходилататором и НЕ должен использоваться для лечения острого приступа астмы.Если вы переходите на PULMICORT FLEXHALER с пероральных кортикостероидов, следуйте инструкциям врача, чтобы избежать серьезных рисков для здоровья после прекращения приема пероральных кортикостероидов.
Избегайте контакта с такими инфекциями, как ветряная оспа и корь. Немедленно сообщите своему врачу, если он подвергся воздействию. Вдыхание кортикостероидов может вызвать снижение скорости роста. Долгосрочное влияние на окончательный рост взрослого человека неизвестно.
Сообщалось о редких случаях глаукомы, повышенного внутриглазного давления и катаракты после ингаляционного введения кортикостероидов.
PULMICORT FLEXHALER содержит небольшое количество лактозы, которая содержит следовые количества молочных белков. У пациентов с тяжелой аллергией на молочный белок (не у пациентов с непереносимостью лактозы) может возникнуть кашель, хрипы или бронхоспазм.
Обязательно сообщите своему врачу обо всех состояниях вашего здоровья и обо всех лекарствах, которые вы можете принимать.
Как и при применении других ингаляционных препаратов от астмы, после приема дозы может возникнуть бронхоспазм с немедленным усилением хрипов.Если после приема препарата ПУЛЬМИКОРТ ФЛЕКСАЛЕР возникает бронхоспазм, его следует немедленно лечить с помощью ингаляционного бронходилататора быстрого действия. Лечение ПУЛЬМИКОРТ ФЛЕКСХАЛЕР следует прекратить и назначить альтернативную терапию.
Наиболее частые побочные эффекты, о которых сообщается в клинических испытаниях, включают воспаление носа и горла, заложенность носа, боль в горле, аллергию на нос, вирусные инфекции верхних дыхательных путей и молочницу во рту и горле.
Разрешенное использование
PULMICORT FLEXHALER (ингаляционный порошок будесонида, 90 мкг и 180 мкг), ингаляционный кортикостероид, используется для поддерживающего лечения астмы у взрослых и детей. 6 лет и старше.
Щелкните здесь, чтобы получить полную информацию о назначении PULMICORT FLEXHALER.
Эта информация о продукте предназначена только для потребителей в США.
Информация на этом веб-сайте не должна заменять разговоры с вашим врачом или медицинским работником. Если у вас есть какие-либо вопросы о вашем состоянии или вы хотите получить дополнительную информацию о PULMICORT FLEXHALER, поговорите со своим врачом или фармацевтом. Только вы и ваш лечащий врач можете решить, подходит ли вам PULMICORT FLEXHALER.
Безопасность ингаляционной суспензии будесонида для младенцев в возрасте от шести до двенадцати месяцев с устойчивой астмой легкой и средней степени тяжести или рецидивирующим хрипом
Abstract
Цель исследования. Сравнить безопасность ингаляционной суспензии будесонида (BIS) с плацебо.
Сравнить безопасность ингаляционной суспензии будесонида (BIS) с плацебо.
Исследуемая популяция. Младенцы (в возрасте 6–12 месяцев) с персистирующей астмой легкой или средней степени тяжести или повторяющимся хрипом.
Методы. Многоцентровое рандомизированное двойное слепое плацебо-контролируемое исследование в параллельных группах, в котором 141 младенец получил 0.5 мг BIS ( n = 48), 1,0 мг BIS ( n = 44) или плацебо ( n = 49) один раз в день в течение 12 недель. Первичной переменной была функция надпочечников, которая была основана на стимулированном косинтропином уровне кортизола в плазме. Наблюдались спонтанные нежелательные явления и результаты клинических лабораторных исследований.
Результаты. В целом, типы и частота нежелательных явлений, о которых сообщалось в ходе исследования, были сопоставимы в группах лечения. Реакция на стимуляцию косинтропином была сходной во всех группах лечения, без существенной разницы между лечением BIS и плацебо.
Выводы. Профиль безопасности BIS был аналогичен профилю безопасности плацебо, без подавляющего действия на функцию надпочечников у пациентов в возрасте от 6 до 12 месяцев с легкой или умеренной персистирующей астмой или рецидивирующим хрипом.
Комментарии рецензента. Ингаляционные кортикостероиды остаются предпочтительным выбором для длительного лечения персистирующей астмы у педиатрических пациентов. Кроме того, поскольку BIS стал доступен для клинического использования, все больше и больше младенцев и детей младшего возраста с постоянной астмой и / или повторяющимися эпизодами хрипов лечились с помощью этого ингаляционного противовоспалительного препарата.В свою очередь, лица, осуществляющие уход, и поставщики медицинских услуг задали соответствующие вопросы об общей безопасности этой терапии для этих очень маленьких пациентов. Хотя безопасность и эффективность ингаляционных кортикостероидов были подтверждены в хорошо спланированных исследованиях у пациентов в возрасте от 6 месяцев до 8 лет, контролируемые клинические исследования, посвященные безопасности и эффективности ингаляционных кортикостероидов исключительно в младенческом возрасте, отсутствовали. Это текущее исследование предоставляет очень полезные данные о безопасности BIS в этой малоизученной детской популяции.Данные демонстрируют, что ежедневное введение BIS, 0,5 или 1,0 мг, не было связано со снижением функции надпочечников, что было основано на стимулированных косинтропином уровнях кортизола в плазме. Эта информация должна быть очень полезной для медицинских работников, прописывающих это лекарство младенцам с устойчивой астмой легкой или средней степени тяжести или повторяющимся хрипом.
Это текущее исследование предоставляет очень полезные данные о безопасности BIS в этой малоизученной детской популяции.Данные демонстрируют, что ежедневное введение BIS, 0,5 или 1,0 мг, не было связано со снижением функции надпочечников, что было основано на стимулированных косинтропином уровнях кортизола в плазме. Эта информация должна быть очень полезной для медицинских работников, прописывающих это лекарство младенцам с устойчивой астмой легкой или средней степени тяжести или повторяющимся хрипом.
Будесонид Устные ингаляции: Информация о лекарствах MedlinePlus
Будесонид выпускается в виде порошка для вдыхания через рот с помощью ингалятора и в виде суспензии для вдыхания через рот с помощью специального струйного небулайзера (устройства, которое превращает лекарство в туман, который можно вдыхать).Порошок будесонида для пероральных ингаляций обычно вдыхают два раза в день. Суспензию будесонида для пероральных ингаляций обычно вдыхают один или два раза в день. Старайтесь принимать будесонид каждый день примерно в одно и то же время. Тщательно следуйте указаниям на этикетке рецепта и попросите своего врача или фармацевта объяснить любую часть, которую вы не понимаете. Используйте будесонид точно так, как указано. Не используйте его больше или меньше или чаще, чем предписано вашим доктором.
Тщательно следуйте указаниям на этикетке рецепта и попросите своего врача или фармацевта объяснить любую часть, которую вы не понимаете. Используйте будесонид точно так, как указано. Не используйте его больше или меньше или чаще, чем предписано вашим доктором.
Поговорите со своим врачом о том, как вам следует использовать другие пероральные и ингаляционные лекарства от астмы во время лечения ингаляциями будесонида.Если вы принимали пероральные стероиды, такие как дексаметазон, метилпреднизолон (Medrol) или преднизон (Rayos), ваш врач может захотеть постепенно снизить дозу стероидов, начиная с того, как вы начнете использовать будесонид.
Будесонид снимает симптомы астмы, но не лечит ее. Улучшение астмы может произойти сразу после приема лекарства, но полное действие может не проявиться в течение 1-2 недель после использования порошка и 4-6 недель после регулярного использования суспензии.Продолжайте использовать будесонид, даже если чувствуете себя хорошо. Не прекращайте использование будесонида, не посоветовавшись с врачом. Позвоните своему врачу, если ваши симптомы или симптомы вашего ребенка не улучшатся в течение первых 2 недель (порошок) или первых 6 недель (суспензия) или если они ухудшаются.
Позвоните своему врачу, если ваши симптомы или симптомы вашего ребенка не улучшатся в течение первых 2 недель (порошок) или первых 6 недель (суспензия) или если они ухудшаются.
Будесонид помогает предотвратить приступы астмы (внезапные приступы одышки, хрипы и кашель), но не останавливает приступ астмы, который уже начался. Ваш врач назначит ингалятор короткого действия для использования во время приступов астмы.Сообщите своему врачу, если во время лечения ваша астма ухудшится.
Каждый ингалятор будесонида рассчитан на 60 или 120 ингаляций, в зависимости от его размера. После использования указанного количества ингаляций последующие ингаляции могут не содержать нужного количества лекарства. Вам следует отслеживать количество использованных ингаляций. Вы можете разделить количество ингаляций в вашем ингаляторе на количество ингаляций, которые вы делаете каждый день, чтобы узнать, сколько дней будет работать ваш ингалятор.Утилизируйте ингалятор после того, как вы использовали обозначенное количество ингаляций, даже если он все еще содержит некоторое количество жидкости и продолжает выпускать спрей при нажатии.
Не проглатывайте суспензию небулайзера будесонида.
Перед использованием ингалятора будесонида или струйного небулайзера в первый раз прочтите прилагаемые к нему письменные инструкции. Внимательно посмотрите на схемы и убедитесь, что вы узнаете все части ингалятора или небулайзера. Попросите своего врача, фармацевта или респираторного терапевта показать вам, как правильно использовать ингалятор или небулайзер.Потренируйтесь пользоваться ингалятором или небулайзером перед ним или с ней, чтобы быть уверенным, что делаете это правильно.
Чтобы вдохнуть порошок с помощью ингалятора, выполните следующие действия:
- Поверните защитную крышку и снимите ее.
- При первом использовании нового ингалятора будесонида необходимо его заправить. Для этого держите ингалятор вертикально (мундштуком вверх), затем поверните коричневую рукоятку полностью вправо до упора, затем снова полностью влево.Вы услышите щелчок. Повторение. Теперь устройство заправлено и готово к загрузке первой дозы.
 После этого вам не нужно повторно заряжать ингалятор, даже если вы не используете его в течение длительного времени.
После этого вам не нужно повторно заряжать ингалятор, даже если вы не используете его в течение длительного времени. - Удерживая ингалятор вертикально, загрузите первую дозу, повернув рукоятку полностью вправо и полностью влево до щелчка.
- Отверните голову от ингалятора и сделайте выдох. Не вдыхайте и не выдыхайте в ингалятор. Не трясите ингалятор после загрузки.
- Держите ингалятор в вертикальном (мундштук вверх) или горизонтальном положении.Хорошо поместите мундштук между губами в рот. Слегка наклоните голову назад. Плотно сомкните губами мундштук, но не кусайте и не жуйте мундштук. Сделайте глубокий и сильный вдох. Убедитесь, что туман попадает в горло и не блокируется зубами или языком.
- Выньте ингалятор изо рта и задержите дыхание примерно на 10 секунд. Не дуть и не выдыхать через ингалятор.
- Если вы собираетесь сделать две затяжки, повторите шаги 4–6. Для следующей затяжки ингалятор необходимо загрузить в вертикальное положение непосредственно перед его использованием.
 Поверните рукоятку полностью вправо, а затем полностью влево до щелчка.
Поверните рукоятку полностью вправо, а затем полностью влево до щелчка. - Установите на ингалятор защитный колпачок и закрутите его.
- После каждого сеанса прополоскать рот водой и сплюнуть. Не глотайте воду.
- Содержите ингалятор в чистоте и сухости, всегда плотно закрывая крышку.
Чтобы вдохнуть суспензию с помощью струйного небулайзера, выполните следующие действия:
- Извлеките одну ампулу ингаляционной суспензии из пакета из фольги.
- Аккуратно встряхните ампулу круговыми движениями.
- Держите ампулу вертикально и открутите верхнюю часть ампулы. Вылейте всю жидкость в резервуар небулайзера. Не смешивайте в резервуаре другие лекарства с будесонидом.
- Подсоедините резервуар небулайзера к мундштуку или лицевой маске.
- Подсоедините распылитель к компрессору.
- Поместите загубник в рот ребенка или используйте маску для лица. Пусть ваш ребенок сядет в удобное вертикальное положение и включит компрессор.

- Скажите ребенку, чтобы он дышал спокойно, глубоко и равномерно, пока в камере не перестанет образовываться туман.
- После каждой процедуры попросите ребенка прополоскать рот водой и сплюнуть; не глотайте воду.
- Утилизируйте пустую ампулу и ее верхнюю часть в мусорное ведро, недоступное для детей и домашних животных.
- Регулярно очищайте небулайзер. Тщательно следуйте инструкциям производителя и спросите своего врача или фармацевта, если у вас есть какие-либо вопросы о чистке небулайзера.
Pulmicort (ингаляции будесонида) — GI для детей
Описание
Пульмикорт содержит будесонид, который является кортикостероидом. Это помогает уменьшить воспаление в легких. Это лекарство используется для лечения симптомов астмы.
Как его использовать?
Это лекарство используется в небулайзере. Небулайзеры превращают жидкость в аэрозоль, который вы вдыхаете через рот или через рот и нос в легкие. Вас научат пользоваться этим небулайзером.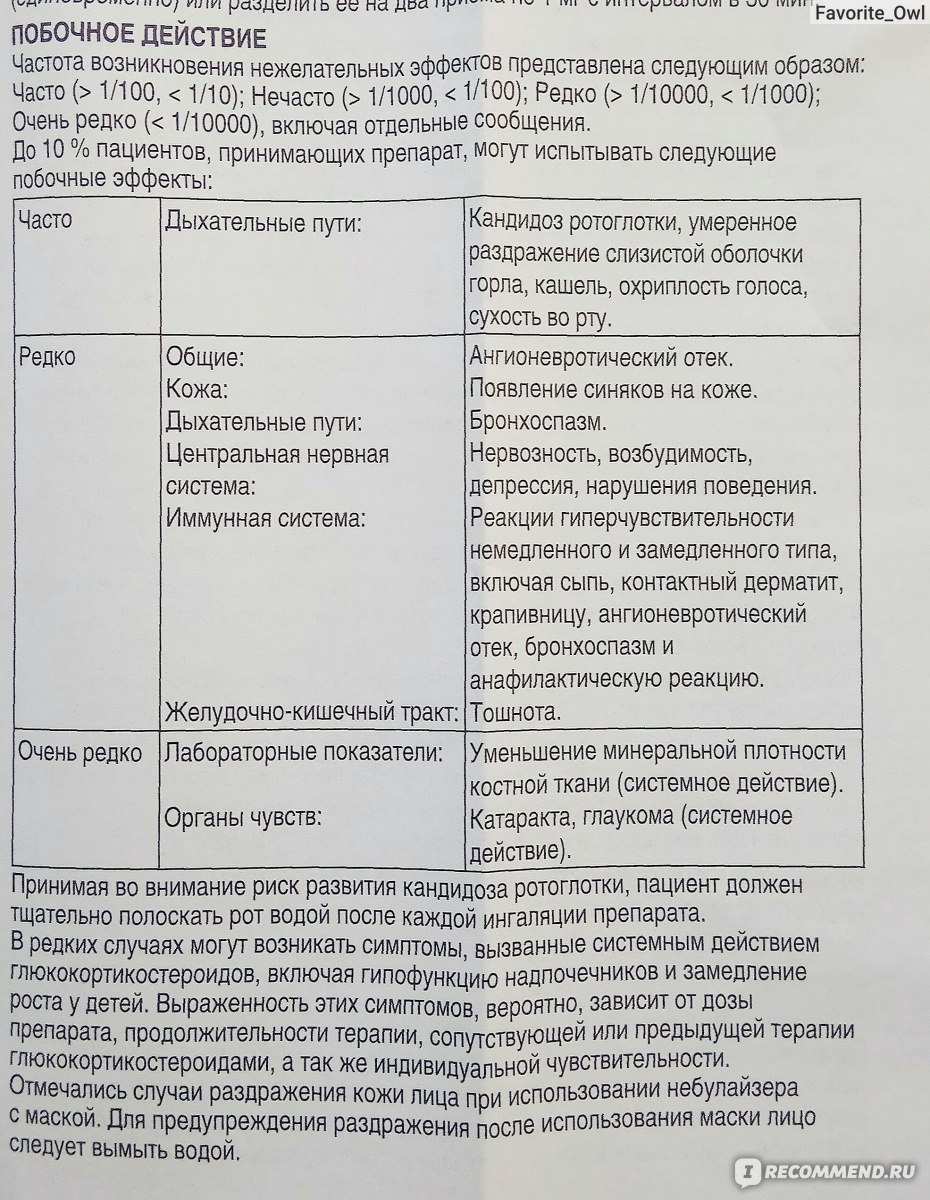 Следуйте указаниям на наклейке рецепт. Не смешивайте это лекарство с другими лекарствами в небулайзере. Не используйте чаще, чем указано.
Следуйте указаниям на наклейке рецепт. Не смешивайте это лекарство с другими лекарствами в небулайзере. Не используйте чаще, чем указано.
Используйте точно так, как было предписано. Не принимайте лекарства в больших количествах и не используйте их дольше, чем рекомендовано врачом. Следуйте указаниям на этикетке.
Чтобы снизить вероятность развития дрожжевой инфекции во рту, прополощите рот водой после приема Пульмикорта. Если вы используете небулайзер с маской для лица, мойте область маски лица после каждого использования.
Особые меры предосторожности / инструкции
Не следует принимать Пульмикорт, если у вас аллергия на будесонид или если у вас острый приступ астмы.
Перед использованием Пульмикорта сообщите своему врачу, если у вас аллергия на какие-либо лекарства или если у вас есть:
- Болезнь печени
- Остеопороз
- Глазная инфекция, вызванная простым герпесом
- Любой тип бактериальной, грибковой или вирусной инфекции, или
- История туберкулеза.

Ожидается, что Pulmicort не причинит вреда нерожденному ребенку. Сообщите своему врачу, если вы беременны или планируете забеременеть во время лечения. Будесонид может проникать в грудное молоко и может нанести вред кормящемуся ребенку.
Дополнительную информацию можно найти на www.drugs.com.
Условия хранения
Храните Pulmicort при комнатной температуре вдали от влаги и тепла. Держите крышку на ингаляторе, когда он не используется.
Храните полоску Pulmicort Respules в конверте из фольги, защищенном от света, пока вы не будете готовы к использованию.Оторвав одну ампулу, верните полоску в конверт, чтобы защитить оставшиеся ампулы от света. Храните конверт из фольги в вертикальном положении. Открыв конверт, вы должны использовать ампулы в течение 2 недель.
Использование, побочные эффекты, дозы, меры предосторожности
Пульмикорт (будесонид) — это ингаляционный кортикостероид, используемый для длительного контроля симптомов астмы. Это лекарство используется ежедневно для уменьшения воспаления дыхательных путей, которое приводит к бронхоспазмам и гиперреактивности у людей, страдающих астмой.
Это лекарство используется ежедневно для уменьшения воспаления дыхательных путей, которое приводит к бронхоспазмам и гиперреактивности у людей, страдающих астмой.
Доступный в виде порошка для ингаляций для взрослых и детей старшего возраста (Пульмикорт Флексхалер) и небулайзерного раствора для младенцев и детей младшего возраста (Пульмикорт Респулес), Пульмикорт можно использовать отдельно или с бронходилататором длительного действия для предотвращения приступов астмы.
Пульмикорт доступен только по рецепту врача, как и менее дорогие генерические препараты.
Pulmicort Flexihaler заменяет аэрозольную версию препарата Pulmicort Turbuhaler, выпуск которого был прекращен в 2011 году.
использует
Пульмикорт — один из нескольких ингаляционных кортикостероидов (также известных как стероиды), которые ваш врач может назначить, если вы можете контролировать свою астму с помощью одного спасательного ингалятора.
Как и другие кортикостероидные препараты, Пульмикорт уменьшает воспаление, подавляя сверхактивный иммунный ответ. Воздействуя непосредственно на гладкую мускулатуру дыхательных путей, можно уменьшить гиперреактивность и снизить реакцию на триггеры астмы.
Пульмикорт часто используется в сочетании с ингаляционными бронходилататорами, называемыми бета-агонистами длительного действия (LABA).Хотя некоторые эксперты рекомендуют начинать с ингаляционных стероидов и добавлять LABA позже, если контроль не достигнут, другие авторитетные источники, такие как Глобальная инициатива по астме (GINA), рекомендуют начинать лечение как с ингаляционных стероидов, так и с LABA.
Будесонид также содержится в комбинированном ингаляторе Симбикорте, в котором вдыхаемый стероид сочетается с вдыхаемым LABA формотеролом.
Пульмикорт не применяется для лечения острых симптомов астмы. Для немедленного облегчения астмы бета-агонисты короткого действия (SABA), такие как альбутерол, считаются золотым стандартом спасательных препаратов. Взаимодействие с другими людьми
Взаимодействие с другими людьми
Для длительного контроля симптомов астмы Пульмикорт необходимо принимать ежедневно в соответствии с предписаниями.
Использование не по назначению
Пульмикорт не одобрен для лечения хронической обструктивной болезни легких (ХОБЛ), но иногда используется не по назначению с LABA или без него для улучшения дыхания у людей с тяжелой респираторной обструкцией из-за ХОБЛ.
Из-за подавляющего действия, которое он оказывает на определенные иммунные клетки, Пульмикорт иногда используется не по назначению для лечения эозинофильного эзофагита, аллергического воспалительного заболевания пищевода (дыхательного горла).Взаимодействие с другими людьми
Pulmicort Respules также иногда используется не по назначению при тяжелом хроническом риносинусите (воспалении пазух и носовых ходов), который не помогает при более консервативных методах лечения.
Перед использованием
Пульмикорт Флексихалер и Пульмикорт Респулс обычно назначают только после того, как спасательный ингалятор был опробован и оказался неспособным контролировать симптомы астмы. Если вы используете ингалятор для экстренной помощи более двух раз в неделю, Американская академия аллергии, астмы и иммунологии (AAAAI) рекомендует добавить в свой план лечения ежедневные ингаляционные стероиды, подобные этому.Взаимодействие с другими людьми
Если вы используете ингалятор для экстренной помощи более двух раз в неделю, Американская академия аллергии, астмы и иммунологии (AAAAI) рекомендует добавить в свой план лечения ежедневные ингаляционные стероиды, подобные этому.Взаимодействие с другими людьми
Перед началом терапии ваш специалист по легочным заболеваниям (пульмонолог), как правило, проводит тесты, чтобы классифицировать степень тяжести вашей астмы как легкую прерывистую, легкую стойкую, умеренно стойкую или тяжелую стойкую. Ингаляционный стероид обычно назначают, когда заболевание классифицируется как устойчивое легкое.
По мере прогрессирования заболевания доза ингаляционного стероида может быть увеличена и / или к плану лечения могут быть добавлены другие лекарства.
Меры предосторожности и рекомендации
Пульмикорт никогда не следует использовать лицам с известной или предполагаемой аллергией на будесонид.Сюда входят люди, которые испытали гиперчувствительную реакцию на Симбикорт.
Длительный прием кортикостероидов может повлиять на глаза, кости и выработку определенных гормонов. Хотя ингаляционные стероиды оказывают меньшее влияние на организм, чем пероральные стероиды, ингалянты, такие как Пульмикорт, следует использовать с осторожностью людям с определенными ранее существовавшими заболеваниями:
Пульмикорт может вызвать ухудшение симптомов у людей с этими состояниями. Это особенно актуально для пожилых людей, у которых эти состояния чаще встречаются.
Пульмикорт относится к категории C при беременности, что означает, что польза от лечения может перевешивать риски. Исследования на животных предполагают, что препараты категории C могут нанести вред плоду, но хорошо контролируемых исследований на людях нет.
Если вы беременны, планируете забеременеть или кормите грудью, поговорите со своим врачом, чтобы полностью понять плюсы и минусы использования Пульмикорта в вашем случае.
Дозировка
Пульмикорт доступен в двух различных формах. Каждый из них одобрен для разных возрастных групп с разными дозировками и системами доставки. После начала лечения может пройти от одной до двух недель, прежде чем вы заметите все преимущества.
Каждый из них одобрен для разных возрастных групп с разными дозировками и системами доставки. После начала лечения может пройти от одной до двух недель, прежде чем вы заметите все преимущества.
Пульмикорт Флексихейлер
Пульмикорт Флексхалер, одобренный для использования у взрослых и детей от 6 лет и старше, представляет собой ингалятор сухого порошка (DPI), который поставляется в канистре размером с ладонь. При каждом повороте устройства заранее отмеренная доза доставляется в хорошо в мундштуке. Вы просто «всасываете» дозу, чтобы втягивать будесонид в легкие.
Пульмикорт Флексихалер выпускается в двух дозах: 90 мкг (мкг) и 180 мкг. Версия с 90 мкг обеспечивает 60 доз, а единица с 180 мкг — 120 доз. Рекомендуемая доза зависит от возраста.
| Рекомендуемые дозы Pulmicort Flexihaler | ||
|---|---|---|
| Возраст | Рекомендуемая доза | Максимальная суточная доза |
| От 6 до 17 лет | • 180 мкг два раза в день • Некоторым детям может потребоваться 360 мкг два раза в день.  | 360 мкг или 720 мкг из расчета на дозу два раза в день |
| 18 лет и старше | • 360 мкг два раза в день • Некоторым людям может быть достаточно 180 мкг два раза в день. | 720 мкг |
Pulmicort Respules
Pulmicort Respules, одобренный для детей от 12 месяцев до 8 лет, — это предварительно отмеренные ампулы, содержащие 2 миллилитра (мл) будесонида в растворе. Жидкость помещается в струйный распылитель, в котором с помощью воздушного компрессора и фильтров раствор превращается в мелкодисперсный вдыхаемый туман.Взаимодействие с другими людьми
Pulmicort Respules выпускается в трех дозах: 0,25 миллиграмма (мг). 0,5 мг и 1,0 мг. Рекомендуемая доза зависит от того, подвергался ли ребенок ранее воздействию SABA, LABA, другого ингаляционного стероида или перорального стероида. (SABA почти всегда используются в терапии первой линии, за которой следуют ингаляционные стероиды, LABA и пероральные стероиды).
Всегда рекомендуется начинать с минимально возможной дозы и увеличивать ее только в том случае, если контроль не достигается. Не увеличивайте и не уменьшайте дозы, не посоветовавшись предварительно с врачом.
| Рекомендуемые дозы Pulmicort Respules | ||
|---|---|---|
| Предыдущая терапия | Начальная доза | Максимальная суточная доза |
| только SABA | 0,5 мг в день однократно или в два приема с интервалом 12 часов | 0,5 мг в сутки |
| Другой ингаляционный кортикостероид | 0,5 мг в день однократно или в два приема с интервалом 12 часов | 1.0 мг в сутки |
| Другой ингаляционный кортикостероид + LABA | 0,5 мг в день однократно или в два приема с интервалом 12 часов | 1,0 мг в день |
| Устные кортикостероиды | 1,0 мг в день однократно или в два приема с интервалом 12 часов | 1,0 мг в день |
Как брать и хранить
Ни одна из форм Пульмикорта по своей сути не «лучше» другой. Pulmicort Respules рекомендуется для детей младшего возраста, поскольку у них недостаточно возможностей легких или силы для эффективного вдыхания сухих порошков.
Pulmicort Respules рекомендуется для детей младшего возраста, поскольку у них недостаточно возможностей легких или силы для эффективного вдыхания сухих порошков.
Независимо от используемой рецептуры, требуется надлежащая техника для введения нужного количества препарата в легкие.
Для использования Pulmicort Flexihaler:
- Извлеките ингалятор из коробки и упаковки.
- Открутите белую пластиковую крышку.
- Расположите ингалятор так, чтобы мундштук был направлен вверх.
- Возьмите ингалятор одной рукой за середину, а другой за цветную рукоятку внизу. Не держитесь за мундштук.
- Чтобы загрузить дозу, поверните рукоятку как можно дальше в одном направлении, а затем поверните ее обратно в противоположном направлении до щелчка. (Неважно, с какого направления вы начнете.) Не встряхивайте ингалятор.
- Отверните голову от ингалятора и полностью выдохните, чтобы опорожнить легкие.
- Поместите мундштук в рот и сожмите губы, чтобы образовалось уплотнение.

- Сделайте глубокий вдох. Это втянет порошок в легкие; вы, скорее всего, этого не почувствуете.
- Снимите мундштук и медленно выдохните.
- Если требуется дополнительная доза, повторите шаги с 4 по 9.
- Протрите мундштук салфеткой.
- Установите белую пластиковую крышку, закрутив ее, чтобы закрыть.
- Тщательно прополощите рот водой. Не глотайте воду.
Каждый Flexihaler поставляется со встроенным счетчиком доз, который позволяет узнать, сколько доз осталось.Не забудьте пополнить рецепт, когда на счетчике будет цифра «15».
Чтобы использовать Pulmicort Respules:
- Соберите и подготовьте струйный небулайзер.
- Извлеките полоску из пяти пластиковых ампул объемом 2 мл из пакета из фольги.
- Открутите одну ампулу в форме монеты.
- Удерживая квадратный закручивающийся колпачок, аккуратно покрутите ампулу круговыми движениями для равномерного распределения будесонида.

- Удерживая ампулу вертикально с колпачком сверху, открутите колпачок.
- Вылейте содержимое в чашку небулайзера и осторожно сожмите, чтобы удалить всю жидкость.
- Наденьте маску небулайзера на лицо ребенка и затем включите компрессор небулайзера.
- Дайте ребенку спокойно дышать, пока не вдохнет весь распыленный раствор. Это может занять от пяти до 10 минут.
- Выключите компрессор.
- Снимите маску и умойте лицо ребенка.
- Прополощите ребенку рот водой. Научите ребенка не глотать воду.
- Выбросьте ампулу.
Не используйте Pulmicort Respules в ультразвуковом небулайзере, который выделяет тепло для создания мелкого тумана. В струйных небулайзерах, напротив, используется воздушный компрессор для создания прохладного тумана.
И Pulimcort Flexihaler, и Pulmicort Respules можно безопасно хранить в сухом месте при комнатной температуре, в идеале между 68 и 77 градусами F. Не использовать по истечении срока годности. Храните лекарства (в том числе использованные ампулы) в недоступном для детей и домашних животных месте.
Храните лекарства (в том числе использованные ампулы) в недоступном для детей и домашних животных месте.
Побочные эффекты
Хотя Пульмикорт обычно хорошо переносится, могут возникать побочные эффекты. Большинство из них имеют тенденцию быть мягкими и со временем уменьшаются. Если побочные эффекты сохраняются или усиливаются, сообщите об этом своему врачу.
Обычный
Побочные эффекты Pulmicort Flexihaler и Pulmicort Respules схожи, хотя они чаще возникают при использовании распыляемого раствора.
Общие побочные эффекты Pulmicort Flexihaler и Pulmicort Respules (в порядке частоты) следующие:
Пульмикорт ФлексхалерПростуда
Заложенность носа
Боль в горле
Инфекция верхних дыхательных путей
Тошнота
Гастроэнтерит (желудочный грипп)
Инфекция среднего уха
Кандидоз полости рта (молочница)
Респираторные инфекции *
Инфекция среднего уха
Насморк и заложенность носа
Кашель
Гастроэнтерит (желудочный грипп)
Конъюнктивит (розовый глаз)
Кандидоз полости рта (молочница)
Диарея
Боль в животе
Рвота
Носовое кровотечение
* Примерно у 35% детей, принимающих Pulmicort Respules, можно ожидать развития одной или нескольких респираторных инфекций во время лечения. Взаимодействие с другими людьми
Взаимодействие с другими людьми
Тяжелая
Хотя Пульмикорт обычно считается безопасным, у некоторых людей он может вызывать серьезные симптомы. Они, как правило, возникают при длительном применении препарата или у людей с ранее существовавшей катарактой, глаукомой, остеопенией, остеоартритом или дисфункцией надпочечников.
Позвоните своему врачу, если при использовании Pulmicort у вас возникнет одно из следующих событий:
- Проблемы со зрением (включая нечеткость зрения, боль в глазах или потерю зрения)
- Переломы костей
- Постоянная усталость или слабость
- Нерегулярные или пропущенные месячные
- Спутанность сознания или дезориентация
- Высокая температура
В редких случаях Пульмикорт может вызвать потенциально опасную для жизни аллергию всего тела, называемую анафилаксией.Анафилаксию всегда следует рассматривать как неотложную медицинскую помощь. Если не лечить, это может привести к шоку, коме, дыхательной или сердечной недостаточности и смерти.
Когда звонить 911
Позвоните в службу 911 или обратитесь за неотложной помощью, если у вас возникнут какие-либо признаки или симптомы анафилаксии после использования Пульмикорта, в том числе:
- Сыпь или крапивница
- Одышка
- Свистящее дыхание
- Быстрое или нерегулярное сердцебиение
- Головокружение. головокружение или обморок
- Боль в желудке, тошнота или рвота
- Отек лица, языка или горла
- Чувство надвигающейся гибели
Предупреждения и взаимодействия
Пульмикорт, как и другие кортикостероидные препараты, подавляет иммунную систему.Несмотря на то, что он полезен для лечения астмы, иммуносупрессивный эффект может сделать человека уязвимым для определенных инфекций, таких как простуда и другие инфекции верхних дыхательных путей.
Последствия иммуносупрессии у маленьких детей, чья иммунная система еще не полностью развита, могут быть значительно более серьезными, особенно если они подвержены детским заболеваниям, таким как корь или ветряная оспа. Чтобы предотвратить серьезное заболевание, необходимо соблюдать рекомендации по вакцинации детей и прилагать все усилия, чтобы избежать контактов с другими детьми, больными корью или ветряной оспой.Взаимодействие с другими людьми
Чтобы предотвратить серьезное заболевание, необходимо соблюдать рекомендации по вакцинации детей и прилагать все усилия, чтобы избежать контактов с другими детьми, больными корью или ветряной оспой.Взаимодействие с другими людьми
Кандидоз полости рта (молочница) — частый побочный эффект Пульмикорта, которого часто можно избежать, полоская рот после каждого лечения. Если молочница все же возникла, прекратите лечение и обратитесь к врачу. Скорее всего, для лечения инфекции потребуется противогрибковый препарат.
Если у вас разовьется инфекция нижних дыхательных путей, например пневмония, вам также будет рекомендовано временно прекратить лечение. Обратитесь за соответствующей помощью и спросите своего врача, когда можно будет снова начать прием Пульмикорта.Это особенно важно для пожилых людей.
У детей, использующих Pulmicort Respules, часто развивается конъюнктивит (розовый глаз) из-за плохо подогнанной маски небулайзера, так как любое лекарство, просачивающееся во время лечения, может вызвать раздражение глаз. Чтобы предотвратить это, используйте маску подходящего размера для возраста ребенка и умойте лицо ребенка после лечения, чтобы лекарство не попало с лица в глаза.
Чтобы предотвратить это, используйте маску подходящего размера для возраста ребенка и умойте лицо ребенка после лечения, чтобы лекарство не попало с лица в глаза.
Эффективность Пульмикорта со временем может снизиться и потребовать изменения в лечении.Позвоните своему врачу, если вы используете спасательный ингалятор более двух раз в неделю или обнаружите, что ваш пиковая скорость выдоха (с помощью домашнего измерителя пикового потока) ухудшается.
Взаимодействия
Пульмикорт метаболизируется ферментом печени, известным как цитохром P450 (CYP450). Другие препараты, которые используют CYP450 для метаболизма, могут в конечном итоге «конкурировать» с Pulmicort за доступ к ферменту. Конкурентные взаимодействия могут вызвать нежелательное снижение или повышение концентрации в крови одного или обоих препаратов.Взаимодействие с другими людьми
Среди препаратов, вызывающих беспокойство:
В некоторых случаях может потребоваться корректировка дозы, замена препарата или разделение доз на один или несколько часов. Чтобы избежать взаимодействия, сообщите своему врачу о любых лекарствах или добавках, которые вы принимаете, как по рецепту, так и без рецепта.
Чтобы избежать взаимодействия, сообщите своему врачу о любых лекарствах или добавках, которые вы принимаете, как по рецепту, так и без рецепта.
Слово от Verywell
Единственный наиболее важный фактор в достижении контроля над стойкой астмой — это постоянное использование ингаляционных стероидов, таких как Пульмикорт.Исследования показали, что от 37% до 78% людей, страдающих астмой, не используют свои ингаляционные стероиды в соответствии с предписаниями.
Если вы столкнулись с трудностями при соблюдении плана лечения, сообщите об этом своему врачу. В некоторых случаях могут существовать не менее эффективные методы лечения, которые проще использовать или предлагать более удобную дозировку.
Спасибо за отзыв!
Подпишитесь на нашу рассылку «Совет дня по здоровью» и получайте ежедневные советы, которые помогут вам вести здоровый образ жизни.
Зарегистрироваться
Ты в! Спасибо, {{form. email}}, за регистрацию.
email}}, за регистрацию.
Произошла ошибка. Пожалуйста, попробуйте еще раз.
Что вас беспокоит?
Другой Неточный Сложно понять Verywell Health использует только высококачественные источники, в том числе рецензируемые исследования, для подтверждения фактов в наших статьях. Ознакомьтесь с нашей редакционной процедурой, чтобы узнать больше о том, как мы проверяем факты и обеспечиваем точность, надежность и надежность нашего контента.AstraZeneca.Пульмикорт Флексхалер 90 мкг 180 мкг (ингаляционный порошок будесонида). Обновлено апрель 2010 г.
Muneswarao J, Hassali MA, Ibrahim B, et al. Пришло время изменить способ лечения астмы в легкой форме: обновление в GINA 2019. Respir Res. 2019; 20: 183. DOI: 10.1186 / s12931-019-1159-y
AstraZeneca. Симбикорт (будесонид и дигидрат фумарата формотерола) Аэрозоль для ингаляций, для перорального ингаляционного применения. Обновлено 2017 г.

Фальк Н.П., Хьюз SW.Лекарства от хронической астмы. Am Fam Physician. 2016 сентябрь; 94 (6): 454-62.
Ташкин Д.П., Липворт Б., Браттсанд Р. Польза: профиль риска будесонида при обструктивном заболевании дыхательных путей. Наркотики . 2019; 79 (16): 1757-75. DOI: 10.1007 / s40265-019-01198-7
Paparoupa M, Linnemüller S, Schuppert F. Использование суспензий будесонида не по назначению для лечения пациента с лимфоцитарным эзофагитом. Z Гастроэнтерол. 2017; 55 (11): 1127-30.DOI: 10.1055 / с-0043-117187
Sachanandani NS, Piccirillo JF, Kramper MA, Thawley SE, Vlahiotis A. Влияние назально вводимых дыхательных путей будесонида на функцию коры надпочечников у пациентов с хроническим риносинуситом. Arch Otolaryngol Head Neck Surg. 2009; 135 (3): 303-7. DOI: 10.1001 / archoto.2008.555
Американская академия аллергии, астмы и иммунологии. Ингаляционные лекарства от астмы.
 Обновлено 2020 г.
Обновлено 2020 г.Лян Т.З., Чао Дж. Х.Ингаляционные кортикостероиды. В: StatPearls. Обновлено 10 февраля 2020 г.
AstraZeneca. Pulmicort Respules (ингаляционная суспензия будесонида) 0,25 мг, 0,5 мг и 1 мг. Обновлено 2009 г.
Рэнс К., О’Лафлен М.С. Ведение астмы во время беременности. J Am Assoc Медсестра Практик . 2013; 25 (10): 513-21. DOI: 10.1002 / 2327-6924.12052
Шарма П.К., Гупта Н., Хасан Н., Кришнамурти Б., Сингх С. Гиперчувствительность к ингаляционному будесониду: недооцененное лицо. J Clin Diagn Res. 2016; 10 (10): FD01-02. DOI: 10.7860 / JCDR / 2016 / 22209.8737
Kwon JW, Go TH, Han SS и др. Пневмония, связанная с ингаляцией кортикостероидов, в реальном мире у пациентов с астмой и ХОБЛ. Eur Respir J. 2017; 50: PA3544. DOI: 10.1183 / 1393003.congress-2017.PA3544
Зангер У.М., Шваб М. Ферменты цитохрома P450 в метаболизме лекарств: регуляция экспрессии генов, активности ферментов и влияние генетической изменчивости.
 Pharmacol Ther . 2013; 138 (1): 103-41. DOI: 10.1016 / j.pharmthera.2012.12.007
Pharmacol Ther . 2013; 138 (1): 103-41. DOI: 10.1016 / j.pharmthera.2012.12.007Барнс CB, Ульрик CS. Астма и приверженность к ингаляционным кортикостероидам: текущее состояние и перспективы на будущее. Респираторная помощь . 2014; 60 (3): 455-468. DOI: 10.4187 / respcare.03200
Пульмикорт Флексхалер | Детская больница Питтсбург
Как использовать Pulmicort Flexhaler
1.Проверьте свой план ведения астмы, чтобы узнать, как часто ваш врач хочет, чтобы вы использовали Flexhaler каждый день. Flexhaler поставляется с 60 или 120 дозами лекарства. Срок действия одного Flexhaler зависит от того, сколько доз содержит ваш Flexhaler, сколько раз в день ваш врач хочет, чтобы вы его использовали, и сколько затяжек вы должны делать каждый раз.
2. При первом использовании нового Flexhaler необходимо его «заправить». Открутите крышку Flexhaler. Убедитесь, что вы держите Flexhaler вертикально, как ракету.
Открутите крышку Flexhaler. Убедитесь, что вы держите Flexhaler вертикально, как ракету.
3. Удерживая Flexhaler вертикально за коричневую ручку, большим и указательным пальцами другой руки возьмитесь за ингалятор посередине, а НЕ за верхнюю часть мундштука. Поверните коричневую рукоятку до упора в одном направлении, а затем полностью назад до упора (не имеет значения, в какую сторону вы повернете ее в первую очередь).
Вы услышите щелчок во время одного из вращательных движений. Повторите два поворота. Теперь ваш Flexhaler заправлен. Вам не нужно повторно заливать этот Flexhaler, даже если вы не используете его некоторое время.Теперь вы готовы загрузить свою первую дозу.
4. Держите Flexhaler вертикально в одной руке и поверните коричневую ручку вперед и назад один раз до щелчка, чтобы загрузить одну дозу лекарства. Не встряхивайте ингалятор.
5. Выдохните. Не дуйте в Flexhaler.
6. Поместите мундштук между губами и сделайте быстрый полный глубокий вдох.


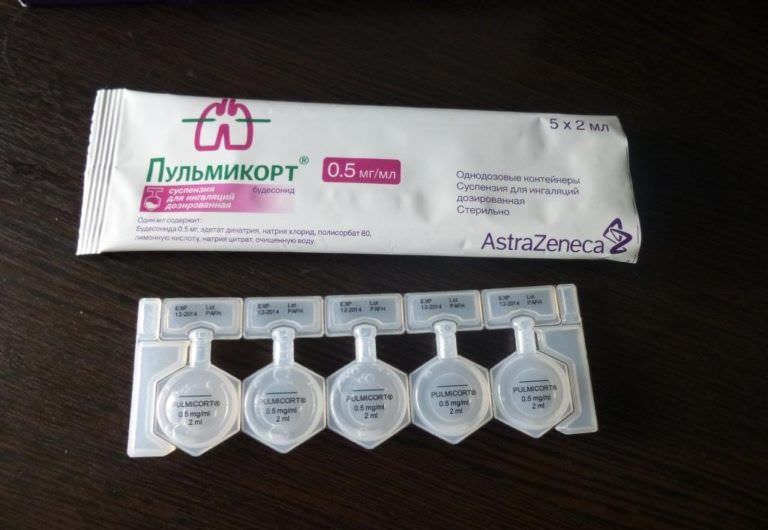 После этого вам не нужно повторно заряжать ингалятор, даже если вы не используете его в течение длительного времени.
После этого вам не нужно повторно заряжать ингалятор, даже если вы не используете его в течение длительного времени. Поверните рукоятку полностью вправо, а затем полностью влево до щелчка.
Поверните рукоятку полностью вправо, а затем полностью влево до щелчка.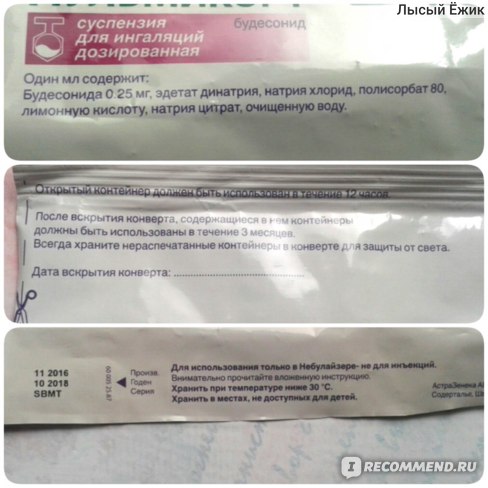

 Обновлено 2020 г.
Обновлено 2020 г. Pharmacol Ther . 2013; 138 (1): 103-41. DOI: 10.1016 / j.pharmthera.2012.12.007
Pharmacol Ther . 2013; 138 (1): 103-41. DOI: 10.1016 / j.pharmthera.2012.12.007