Современные аспекты применения антигистаминных препаратов у детей | Сологова С.С., Тарасов В.В.
Антигистаминные средства — это лекарственные средства, полностью или частично угнетающие действие гистамина. Гистамин является одним из важнейших медиаторов различных физиологических и патологических процессов в организме, в т. ч. аллергических реакций. Освобождение гистамина из гранул тучных клеток происходит под действием различных физических и химических раздражителей, но наиболее активно — при взаимодействии аллергена с антителами на поверхности тучных клеток. Гистамин, высвобождаемый тучными клетками в ходе аллергических реакций, взаимодействует преимущественно с Н1-рецепторами. Повышение его концентрации вызывает спазм гладких мышц и бронхов, расширение кровеносных сосудов, увеличение проницаемости сосудистой стенки, выход плазмы из сосудистого русла, отек тканей, снижение артериального давления и т. д. [1, 2].В течение последних лет увеличивается число больных с бронхиальной астмой (БА), аллергическими ринитами, атопическим дерматитом (АД). Эти состояния, как правило, не являются жизнеугрожающими, однако требуют активного терапевтического вмешательства, которое должно быть эффективным, безопасным и хорошо переносимым пациентами. Целесообразность применения антигистаминных препаратов при различных аллергических заболеваниях (крапивнице, АД, аллергическом рините, конъюнктивите и др.) обусловлена широким спектром эффектов гистамина [2, 3].
Блокаторы Н1-рецепторов предупреждают развитие и облегчают течение аллергических реакций. Данная группа лекарственных препаратов предотвращает или устраняет избыточные физиологические эффекты эндогенного гистамина в организме путем снижения его концентрации в тканях, а также с помощью блокады гистаминовых рецепторов. Большинство используемых антигистаминных средств обладают рядом специфических фармакологических свойств, таких как противоаллергическое, противозудное, противоэкссудативное, антиспастическое, антихолинергическое, седативно-снотворное и др.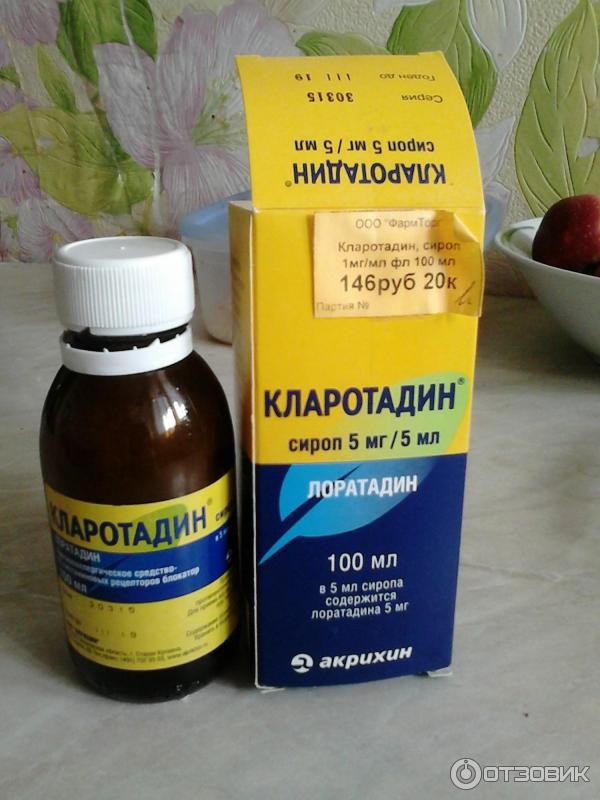
История создания и применения антигистаминных препаратов начинается с 1930-х гг. и тесно связана со временем, когда в 1907 г. был осуществлен синтез гистамина из имидазолпропионовой кислоты [Windaus А., Vogt W.]. В 1910 г. гистамин был извлечен из спорыньи [4]. Тогда же был показан путь образования гистамина из гистидина под влиянием фермента декарбоксилазы [Ackermann D.].
В этом же году было установлено фармакологическое действие гистамина на животных, что позволило рассматривать его как важный физиологический медиатор. Серия исследований, выполненных в 1920-е гг., позволила сформулировать представление о том, что гистамин является важнейшим посредником таких аллергических проявлений, как анафилактический шок, риниты, БА, крапивница [5].
C этого момента стало очевидным, что средства, обладающие противогистаминным действием, должны со временем стать широко используемыми противоаллергическими лекарственными препаратами. В 1937 г. после синтеза D. Bovet и А. Staub первых антагонистов гистамина появилось понятие «гистаминовый рецептор». При взаимодействии с такими рецепторами гистамин реализует свою биологическую активность [6]. Изучаемые D. Bovet и А. Staub вещества хотя и обладали антигистаминными свойствами, но не могли быть еще использованы в клинической практике из-за их высокой токсичности. В 1942 г. В. N. Halpern получены первые антигистаминные вещества, применимые у человека: фенбензамин и пириламин малеат [7–9].
Вслед за этим стали появляться новые противогистаминные препараты, доступные для использования в клинике. Позже очень большая группа этих средств получила название противогистаминных препаратов 1-го поколения (или классических антигистаминных препаратов). В 1966 г. получены доказательства гетерогенности клеточных рецепторов гистамина, а затем сформулировано понятие о гистаминовых рецепторах 1-го и 2-го типов (Н1- и Н2-рецепторы) и показано, что стимуляция последних ответственна за желудочную секрецию соляной кислоты.
В течение последних лет список данных средств постоянно пополняется, синтезируются новые соединения блокаторов Н1-гистаминовых рецепторов, которые, проявляя выраженный антигистаминный эффект, отличаются особенностями фармакокинетических и фармакодинамических свойств.
Несмотря на появление антигистаминных препаратов 2-го поколения, препараты 1-го поколения и впредь будут оставаться в арсенале средств для широкого применения в связи с:
- постоянным получением новых клинических данных на основании длительного опыта использования этих препаратов и возможности дифференцированного подхода к их назначению;
- наличием у Н1-антагонистов1-го поколения некоторых фармакологических эффектов (таких как антисеротониновая активность, седативное действие, антихолинергическое действие и др.
 ) (рис. 1).
) (рис. 1).
Супрастин является классическим антигистаминным препаратом 1-го поколения, обладающим выраженным антигистаминным и М-холинолитическим эффектами. В последние годы появились новые данные о механизмах действия Супрастина, благодаря которым он нашел широкое применение в практике врачей.
Так, в 2003 г. в апрельском номере журнала J Allergy Clin Immunol был опубликован метаанализ сравнительных исследований по изучению седативного действия Н1-блокаторов1-го и 2-го поколений. По мнению авторов данной публикации, разница по частоте седативного действия между антигистаминными препаратами 1-го и 2-го поколений не является столь существенной, как предполагалось ранее [10].
Данные 18 клинических исследований показали, что результаты исследований значительно варьировали, причем уровень седации в некоторых исследованиях у пациентов, принимавших препараты 1-го поколения, был ниже, чем у пациентов, принимавших плацебо или антигистаминные препараты 2-го поколения.
Появились новые данные о фармакокинетике антигистаминных препаратов 1-го поколения: в частности, стало известно, что этот показатель у хлорфенирамина, бромфенирамина и гидроксизина у взрослых превышает 14–20 ч, поэтому их можно применять 1 или 2 р./сут без снижения эффективности и с уменьшением частоты побочных эффектов [11, 12].
Супрастин является представителем классических антигистаминных препаратов 1-го поколения и назначается при аллергических заболеваниях, таких как крапивница, сывороточная болезнь, ангионевротический отек, поллиноз (сенная лихорадка), аллергические ринопатии, аллергические конъюнктивиты, контактный дерматит, острая и хроническая экзема, лекарственные сыпи, зудящие дерматозы, зуд при укусах насекомых.
Появились публикации об эффективности Супрастина при других патологиях: например, у лиц, страдающих аллергией, или при таких состояниях, когда назначение этого препарата является патогенетически обоснованным.
ОРВИ
В настоящее время продолжается дискуссия о необходимости включения антигистаминных препаратов в комплекс терапии гриппа и острых респираторных вирусных инфекций (ОРВИ). В исследованиях, которые были проведены в 2001 г. в Питсбурге (США), было установлено, что гистамин играет значительную роль в возникновении и выраженности симптомов гриппа. Со 2-го дня от начала гриппа на пике симптомов заболевания отмечается достоверно высокий уровень гистамина в крови [13, 14].
Результаты проведенного в 2003 г. метаанализа по изучению клинической эффективности антигистаминных препаратов для лечения гриппа и ОРВИ, включающего 22 рандомизированных клинических исследования, в которых антигистаминные препараты выступали в качестве монотерапии, и 13 испытаний, при которых антигистаминные препараты комбинировали с деконгестантами (общее количество исследуемых — 8930 человек, включая детей разного возраста и взрослых), показали, что использование антигистаминных препаратов в комплексной терапии ОРВИ и гриппа имеет клиническую эффективность, проявляющуюся улучшением носового дыхания, уменьшением ринореи, чихания [14, 15].
Результаты проведенного в 2008 г. метаанализа по изучению эффективности антигистаминных препаратов для лечения длительного кашля у детей, включающего 793 ребенка, показали их клиническую эффективность, проявляющуюся в уменьшении продолжительности кашля [14, 16].
Результаты проведенного в 2005 г. метаанализа по изучению клинической эффективности антигистаминных препаратов для лечения кашля при гриппе и ОРВИ у детей показали, что использование антигистаминных препаратов 1-го поколения в комплексе с деконгестантами у детей старшего возраста имеет клиническую эффективность, проявляющуюся в сокращении продолжительности кашля, заложенности носа, ринореи. Антигистаминные препараты 2-го, 3-го поколений неэффективны при кашле [14, 17].
В отличие от Н1-блокаторов2-го поколения и препаратов 1-го поколения, не обладающих холинолитической активностью (мебгидролин и хифенадин), механизм действия Супрастина связан как с его способностью блокировать Н1-гистаминовые рецепторы, так и с конкурентным антагонизмом по отношению к мускариновым рецепторам, которые опосредуют парасимпатическую стимуляцию секреции назальных желез и вазодилатацию. Кроме того, благодаря способности проникать через гематоэнцефалический барьер Супрастин оказывает влияние на рецепторные образования продолговатого мозга и гипоталамуса и воздействует на центр чихания, блокируя парасимпатический каскад в отношении назальных желез и сосудов. Клинически Супрастин при ОРВИ эффективно уменьшает такие симптомы ринита, как отек слизистой оболочки и заложенность носа, ринорею, зуд и чихание [12, 18].
Кроме того, благодаря способности проникать через гематоэнцефалический барьер Супрастин оказывает влияние на рецепторные образования продолговатого мозга и гипоталамуса и воздействует на центр чихания, блокируя парасимпатический каскад в отношении назальных желез и сосудов. Клинически Супрастин при ОРВИ эффективно уменьшает такие симптомы ринита, как отек слизистой оболочки и заложенность носа, ринорею, зуд и чихание [12, 18].
Назначение Супрастина 2 р./сут в суточной дозе 50 мг (по 25 мг на прием) в течение 5 дней уже на 2-й день приема уменьшает заложенность и выделения из носа, чихание. На 4-5-е сут лечения Супрастином практически восстанавливается носовое дыхание, прекращаются выделения из носа, чихание и зуд в носу (рис. 2). Анализ динамики заболевания в сопоставимых по полу, возрасту и характеру патологического процесса группах показал, что у пациентов, получавших Супрастин, симптомы ринита регрессируют в 1,6–2,3 раза быстрее, чем в группе пациентов, получавших витамины и растительные препараты. На фоне купирования проявлений ринита происходит улучшение общего состояния пациента, снижается интенсивность болей в горле, уменьшается выраженность кашлевого синдрома, обусловленного затеканием в гортань и трахею отделяемого из носовой полости (рис. 3). Кроме того, применение Супрастина позволяет в определенных случаях избежать использования назальных сосудосуживающих препаратов, которые при продолжительном применении могут явиться причиной медикаментозного ринита. Пациентам, уже использующим назальные деконгестанты, удается значительно снизить кратность их применения (на 40%) [12, 19].
Астма
Вопрос о возможном применении антигистаминных препаратов при БА возник вскоре после их внедрения в клиническую практику (1940—1950 гг.): их стали применять при любых аллергических процессах, включая БА. Однако вскоре появились работы, указывающие не только на отсутствие клинического эффекта антигистаминных препаратов при БА, но и на ухудшение состояния больных, затруднение отделения мокроты (1950—1955 гг. ). Исследования, проведенные в 1980—1990 гг. (Schulle и др.), показали, что клиническое значение антиастматического действия антигистаминных препаратов невелико, однако и информация о побочном действии не подтвердилась. Было высказано мнение, что антигистаминные препараты при БА назначаются в тех случаях, когда имеются симптомы других сопутствующих аллергических заболеваний.
). Исследования, проведенные в 1980—1990 гг. (Schulle и др.), показали, что клиническое значение антиастматического действия антигистаминных препаратов невелико, однако и информация о побочном действии не подтвердилась. Было высказано мнение, что антигистаминные препараты при БА назначаются в тех случаях, когда имеются симптомы других сопутствующих аллергических заболеваний.
Сегодня позиция Американской академии аллергии и иммунологии в отношении использования антигистаминных препаратов при лечении БА такова: не являясь препаратами первой линии, препараты тем не менее не противопоказаны больным с БА с сопутствующими аллергическими заболеваниями (например, с аллергическим ринитом). В последние годы стало известно, что многие антигистаминные препараты, в т. ч. оказывающие двойное (холинолитическое и антигистаминное) действие, при применении у больных БА дают положительный эффект в связи с их бронхолитическими свойствами [11, 12].
Кроме того, БА у детей до 5-летнего возраста сопровождается гиперсекрецией мокроты, связанной с физиологическими особенностями раннего возраста. В такой ситуации многие практикующие врачи рекомендуют использовать Супрастин для уменьшения выделения мокроты [12].
Профилактика острого подскладочного ларингита («ложный круп») у детей при острых респираторных инфекциях
Супрастин как антигистаминный препарат назначается при ОРВИ, поскольку в механизме развития отека слизистой оболочки гортани, особенно при «ложном крупе», аллергический компонент играет важную роль. Кроме того, Супрастин обладает М-холинолитическим эффектом, за счет которого он также устраняет отек слизистой оболочки. Существенно для детской практики то, что Супрастин разрешен к использованию у детей начиная с 1-го мес. жизни [12].
АД и другие зудящие аллергодерматозы (экземы, хроническая рецидивирующая крапивница и др.)
Главным и неизменным симптомом аллергодерматозов, прежде всего АД, является зуд кожи. Дискомфорт, связанный с кожным зудом, приводит к выраженным нарушениям сна, повседневной деятельности, социальных взаимоотношений [20]. Применение антагонистов Н1-рецепторов в качестве базисных препаратов для лечения АД обосновано важнейшей ролью гистамина в механизме кожного зуда при АД, который приводит к повреждению кожи, образованию эрозий, экскориаций, корок, лихенификации, рубцов, гипер- и гипопигментации и, как следствие, к увеличению высвобождения медиаторов воспаления, которые в свою очередь усиливают его; формируется зудо-чесоточный цикл (рис. 4).
Дискомфорт, связанный с кожным зудом, приводит к выраженным нарушениям сна, повседневной деятельности, социальных взаимоотношений [20]. Применение антагонистов Н1-рецепторов в качестве базисных препаратов для лечения АД обосновано важнейшей ролью гистамина в механизме кожного зуда при АД, который приводит к повреждению кожи, образованию эрозий, экскориаций, корок, лихенификации, рубцов, гипер- и гипопигментации и, как следствие, к увеличению высвобождения медиаторов воспаления, которые в свою очередь усиливают его; формируется зудо-чесоточный цикл (рис. 4).
Зуд приводит к нарушению сна и развитию невротического состояния. В связи с этим кожный зуд в значительной степени влияет на качество жизни пациентов и определяет степень тяжести и течение АД [20, 21].
Наличие седативного эффекта делает антигистаминные препараты 1-го поколения незаменимыми в некоторых клинических ситуациях, например, при АД, сопровождающемся изнурительным кожным зудом, усиливающимся в ночное время и существенно нарушающим сон. Существование инъекционной формы этих препаратов позволяет включать их в дезинтоксикационные схемы у больных тяжелыми формами АД. Могут вводиться парентерально — в/м, в острых тяжелых случаях — в/в (под контролем врача), что особенно важно в лечении детей, пациентов, страдающих тяжелыми и распространенными формами аллергодерматозов и имеющих сопутствующую патологию желудочно-кишечного тракта [20].
Ведущий американский дерматолог, профессор Гарвардского университета Т. Фицпатрик также рекомендует при выраженном зуде отдавать предпочтение антигистаминным препаратам с седативным действием [12, 22].
По мнению французского аллерголога А. Дидье, для лечения аллергии не только антигистаминное, но и антихолинергическое действие является необходимым. «Высвобождение ацетилхолина и субстанции Р из пресинаптических нервных окончаний может поддерживать реакцию аллергического воспаления на уровне холинергической нервной системы в поздней фазе анафилактической реакции. Антихолинергическое действие блокирует позднюю фазу анафилактической реакции (отсутствует у селективных антигистаминов) [12, 23].
Антихолинергическое действие блокирует позднюю фазу анафилактической реакции (отсутствует у селективных антигистаминов) [12, 23].
ЛОР-заболевания
При остром среднем отите Супрастин уменьшает отечность слизистой оболочки барабанной полости и слуховой трубы. Благодаря холинолитическому эффекту препарат улучшает аэрацию барабанной полости, восстанавливая функцию слуховой трубы.
При синуситах Супрастин улучшает дренажную функцию естественных соустий, уменьшая отек слизистой оболочки полости носа и околоносовых пазух (за счет М-холинолитического механизма действия) и воспаление (за счет антигистаминного механизма действия) [12].
Острые аллергические реакции (крапивница, отек Квинке, анафилактический шок)
В последние годы отмечается увеличение числа аллергических заболеваний, в т. ч. острых аллергических реакций и состояний, нередко угрожающих жизни больного и требующих неотложной помощи [24, 25]. Наиболее тяжелым проявлением системных аллергических реакций является анафилактический шок [26, 27]. В случае, когда необходимо парентеральное введение антигистаминных лекарственных препаратов, наличие инъекционной формы Супрастина определяет его выбор в качестве препарата первого ряда. При анафилактическом шоке после введения адреналина Супрастин вводится в/в медленно (по 1–2 мл 2% раствора), обязательным условием является контроль уровня систолического артериального давления, которое не должно быть ниже 90 мм рт. ст. [12].
Супрастин предусматривает широкий диапазон используемых терапевтических доз, не накапливается в сыворотке крови, поэтому не вызывает передозировку при длительном применении. Для Супрастина характерны быстрое наступление эффекта и кратковременность (в т. ч. побочного) действия. При этом Супрастин может комбинироваться с неседативными Н1-блокаторами с целью увеличения продолжительности противоаллергического действия [20].
Заключение
Использование в клинической практике антигистаминных препаратов 1-го поколения не утратило своей актуальности.
Многолетний положительный опыт клинического применения Супрастина у детей дает основание утверждать, что препарат имеет широкие показания для использования в различных областях практической медицины и остается надежным и испытанным средством для лечения аллергических и инфекционно-воспалительных заболеваний органов дыхательных путей у детей.
.
Антитиреоидные аутоиммунные реакции и гиперпролактинемия при аллергических заболеваниях у детей и подростков | Шилин
Хорошо известно, что происхождение аллергических заболеваний (АЗ) связано с патологическими реакциями иммунной системы на экзогенные антигены (аллергены), тогда как иммунологическая агрессия против собственных антигенов (эндогенных аутоантигенов) ведет к развитию аутоиммунных болезней. Взаимосвязь АЗ с аутоиммунной патологией обсуждается достаточно давно. Показано, что при неадекватной иммунореактивности по отношению к экзогенным аллергенам в случаях АЗ может формироваться сочетанная сенсибилизация и к аутоантигенам (как синхронная, так и предшествующая или отсроченная по времени дебюта заболеваний) [21]. Более того, в последние годы выявлены аутоиммунные механизмы патогенеза ряда АЗ, традиционно относимых к «классической» аллергической патологии [18]. С другой стороны, нозологический вариант аутоиммунного заболевания зависит от типа ткани, служащей «мишенью» при иммунопатологическом процессе, а последний может захватывать широкий спектр аутоантигенов в самых различных клеточных системах. Наиболее уязвимы в такой ситуации клетки эндокринных желез и в первую очередь щитовидной железы (ЩЖ) [21]. Впервые внимание ассоциации АЗ с патологией ЩЖ было уделено в 1907 г. в работе М. Ravitch [28]. С тех пор опубликовано множество сообщений о патогенетической связи аутоиммунных тиреопатий с характером и тяжестью течения АЗ (хронической крапивницы [3, 5, 7, 9, 10, 12, 13, 16, 17, 23, 24, 26, 30], ангионевротического отека [14, 19, 20, 25, 31], бронхиальной астмы [4, 8, 11, 21, 29], атопической экземы [15, 21, 22, 27], поллинозов [6, 21]). В этих же публикациях неоднократно сообщалось о благотворном влиянии терапии заболевания ЩЖ не только на тиреоидный статус пациентов, но и как следствие — на течение сочетанного АЗ. В отечественной педиатрической практике подобные исследования современными методами не проводились. Наряду с этим в последние годы получены сведения о взаимных влияниях продукции разнообразных иммунологических факторов (интерлейкинов, других цитокинов) и гипофизарного пролактина (ПРЛ). Из нормальной физиологии известны гистаминергические механизмы регуляции лакто- тропной функции гипофиза у человека и животных [1]. Появились данные о возможном влиянии длительного лечения антигистаминными препаратами на лактотропную функцию гипофиза [2]. Вместе с тем в клинической практике взаимосвязь АЗ и их терапии с патологической гиперсекрецией ПРЛ почти не изучена. В свете изложенного изучение состояния ЩЖ и секреции ПРЛ при АЗ у детей и подростков, ставшее целью нашего исследования, приобретает в клинической практике актуальность как для педиатров, так и для эндокринологов. Материалы и методы Морфофункциональное состояние ЩЖ и базальный уровень ПРЛ изучены у 33 детей и подростков в возрасте 6,2-16,9 года с разнообразными АЗ (20 девочек и 13 мальчиков; 9 в препубертате, 24 в пубертате). Все обследованные с рождения проживали в условиях легкой йодной недостаточности в биосфере (Москва). АЗ были представлены 16 изолированными случаями [атопическая бронхиальная астма (БА; п = 5), аллергический дерматит (АД; п = 8), другие АЗ (л = 3: поллиноз у 2, ангионевротический отеку 1)] и 17 наблюдениями сочетанной аллергической патологии [сочетание БА и АД (л = 6), их сочетание с другими АЗ (п = 11: с поллинозами у 9, с ангионевротическим отеком у 2)]. Аллергический анамнез составлял 0,5-16 лет (в среднем 6,2 ± 0,7 года). У всех детей АЗ протекали в среднетяжелой или тяжелой форме. Обследование проведено по единому аллергологическому протоколу, включавшему в себя наряду с рутинными клиническими исследованиями лабораторную оценку иммунного статуса (общие Ig А, М, G, Е; аллергоспецифические IgE) и определение функции внешнего дыхания (компьютерная спирометрия).
В этих же публикациях неоднократно сообщалось о благотворном влиянии терапии заболевания ЩЖ не только на тиреоидный статус пациентов, но и как следствие — на течение сочетанного АЗ. В отечественной педиатрической практике подобные исследования современными методами не проводились. Наряду с этим в последние годы получены сведения о взаимных влияниях продукции разнообразных иммунологических факторов (интерлейкинов, других цитокинов) и гипофизарного пролактина (ПРЛ). Из нормальной физиологии известны гистаминергические механизмы регуляции лакто- тропной функции гипофиза у человека и животных [1]. Появились данные о возможном влиянии длительного лечения антигистаминными препаратами на лактотропную функцию гипофиза [2]. Вместе с тем в клинической практике взаимосвязь АЗ и их терапии с патологической гиперсекрецией ПРЛ почти не изучена. В свете изложенного изучение состояния ЩЖ и секреции ПРЛ при АЗ у детей и подростков, ставшее целью нашего исследования, приобретает в клинической практике актуальность как для педиатров, так и для эндокринологов. Материалы и методы Морфофункциональное состояние ЩЖ и базальный уровень ПРЛ изучены у 33 детей и подростков в возрасте 6,2-16,9 года с разнообразными АЗ (20 девочек и 13 мальчиков; 9 в препубертате, 24 в пубертате). Все обследованные с рождения проживали в условиях легкой йодной недостаточности в биосфере (Москва). АЗ были представлены 16 изолированными случаями [атопическая бронхиальная астма (БА; п = 5), аллергический дерматит (АД; п = 8), другие АЗ (л = 3: поллиноз у 2, ангионевротический отеку 1)] и 17 наблюдениями сочетанной аллергической патологии [сочетание БА и АД (л = 6), их сочетание с другими АЗ (п = 11: с поллинозами у 9, с ангионевротическим отеком у 2)]. Аллергический анамнез составлял 0,5-16 лет (в среднем 6,2 ± 0,7 года). У всех детей АЗ протекали в среднетяжелой или тяжелой форме. Обследование проведено по единому аллергологическому протоколу, включавшему в себя наряду с рутинными клиническими исследованиями лабораторную оценку иммунного статуса (общие Ig А, М, G, Е; аллергоспецифические IgE) и определение функции внешнего дыхания (компьютерная спирометрия). По показаниям оценивали субпопуляции и функциональную активность иммунокомпетентных клеток, уровни циркулирующих иммунных комплексов, комплемента и его фракций, фагоцитоз и органоспецифические антитела. У 18 из 24 больных с АЗ диагностика включала в себя кожный скарификационный тест с аллергенами различных типов после отмены антигистаминных средств. Терапию минимальными дозами глюкокортикоидов ингаляционно (бекломет) ранее проводили 9 пациентам и отменили более чем за 3 мес до включения в исследование. На момент эндокринологического обследования 9 пациентам терапия по поводу впервые выявленного АЗ еще не была назначена, 9 детей получали ингаляционные препараты селективных адреномиметиков (салбутамол, дитек), 11 — кромогликат (интал), 16 — противорецидивную терапию ке- тотифеном. Сведения о наличии тиреоидной патологии отсутствовали у всех детей. Всем определяли базальный уровень тиреотропного гормона (ТТГ), свободного тироксина и ПРЛ сыворотки крови (двукратно; ИФА; «Roche», Швейцария). Исследование антитиреоидного аутоиммунитета включало в себя определение титра антител к микросомальному антигену МАТ (РПГА; «ЭРИТРОГНОСТ-Ти- рео», Россия). Всем пациентам проведена ультразвуковая визуализация ЩЖ на сканере AU-3 датчиком 7,5 МГц. Объем ЩЖ рассчитывали по формуле Дж. Брунна (1981) и оценивали по нормативам ВОЗ на площадь поверхности тела (1997). Никто из детей не получал глюкокортикоиды (в течение последних 3 мес), йодистые препараты, тиреоидные гормоны и медикаменты с ПРЛ-модули- рующими эффектами (никогда ранее). Антигистаминные препараты (блокаторы Н,-рецепторов) на момент обследования получали 15 пациентов (4 ребенка — 1-го поколения, 11 — 2-го). Статистическую обработку фактического материала проводили с использованием пакета программ для медико-биологических исследований (STATGRAPHICS, версия 2.1) и для эпидемиологического анализа данных (Epi Info 6, версия 6.04b). Она включала в себя одно- и многосторонний дисперсионный анализ ANOVA, корреляционный анализ, расчет отношений шансов и относительных рисков Ментела-Хенцзела с их 95% доверительными интервалами (Корнфилда-Мета или Тейлора).
По показаниям оценивали субпопуляции и функциональную активность иммунокомпетентных клеток, уровни циркулирующих иммунных комплексов, комплемента и его фракций, фагоцитоз и органоспецифические антитела. У 18 из 24 больных с АЗ диагностика включала в себя кожный скарификационный тест с аллергенами различных типов после отмены антигистаминных средств. Терапию минимальными дозами глюкокортикоидов ингаляционно (бекломет) ранее проводили 9 пациентам и отменили более чем за 3 мес до включения в исследование. На момент эндокринологического обследования 9 пациентам терапия по поводу впервые выявленного АЗ еще не была назначена, 9 детей получали ингаляционные препараты селективных адреномиметиков (салбутамол, дитек), 11 — кромогликат (интал), 16 — противорецидивную терапию ке- тотифеном. Сведения о наличии тиреоидной патологии отсутствовали у всех детей. Всем определяли базальный уровень тиреотропного гормона (ТТГ), свободного тироксина и ПРЛ сыворотки крови (двукратно; ИФА; «Roche», Швейцария). Исследование антитиреоидного аутоиммунитета включало в себя определение титра антител к микросомальному антигену МАТ (РПГА; «ЭРИТРОГНОСТ-Ти- рео», Россия). Всем пациентам проведена ультразвуковая визуализация ЩЖ на сканере AU-3 датчиком 7,5 МГц. Объем ЩЖ рассчитывали по формуле Дж. Брунна (1981) и оценивали по нормативам ВОЗ на площадь поверхности тела (1997). Никто из детей не получал глюкокортикоиды (в течение последних 3 мес), йодистые препараты, тиреоидные гормоны и медикаменты с ПРЛ-модули- рующими эффектами (никогда ранее). Антигистаминные препараты (блокаторы Н,-рецепторов) на момент обследования получали 15 пациентов (4 ребенка — 1-го поколения, 11 — 2-го). Статистическую обработку фактического материала проводили с использованием пакета программ для медико-биологических исследований (STATGRAPHICS, версия 2.1) и для эпидемиологического анализа данных (Epi Info 6, версия 6.04b). Она включала в себя одно- и многосторонний дисперсионный анализ ANOVA, корреляционный анализ, расчет отношений шансов и относительных рисков Ментела-Хенцзела с их 95% доверительными интервалами (Корнфилда-Мета или Тейлора). Количественные сведения представлены средними арифметическими величинами и их стандартными ошибками (М ± т). Оценку значимости выявленных различий средних абсолютных величин для пар проводили по критерию t Стьюдента, для рядов с неравным числом вариант — по критерию Манна-Вилкоксона-Уитни; значимость различий относительных величин оценивали по критерию х2 с учетом поправки Йетса при оценке риска. Статистически значимыми считали различия при р < 0,05. Результаты и их обсуждение Тиреоидный статус при АЗ у детей и подростков У большинства обследованных пациентов с АЗ был отягощен семейный анамнез по АЗ — у 27 (82%) из 33. Более неожиданным явился факт неблагополучной наследственности по аутоиммунным эндокринопатиям, распространенность которой находилась на аналогично высоком уровне — 24 (73%) из 33 обследованных. Подобных сведений в современной литературе мы не обнаружили. Непосредственное эндокринологическое обследование самих пациентов показало высокую частоту патологических отклонений со стороны многих показателей тиреоидной системы при различных АЗ в детском и подростковом возрасте — от 24 до 55% (табл. 1). Обращает на себя внимание тот факт, что выявленные нарушения в первую очередь определяются количеством вовлеченных в иммунопатологический процесс органов и систем, а также длительностью аллергологического «стажа» (см. табл. 1), но не нозологическим вариантом АЗ (табл. 2). Так, наиболее неблагоприятной по тиреоидной патологии оказалась картина в подгруппе детей с полиор- ганными проявлениями аллергии: при наличии 3- 4 АЗ аутоиммунный тиреоидит (АИТ) выявлен в 2/3 случаев, что почти в 5 раз чаще, чем при 1-2 АЗ (63,6 ± 15,2% при /7=11 против 13,6 ± 7,5% при п = 22; р < 0,003; см. табл. 1). Однако даже среди последних, казалось бы, более благополучных детей, распространенность АИТ превышала популяционную частоту (1% у школьников) как минимум на порядок. В то же время частота диффузного эндемического зоба (ДЭЗ йоддефицитного генеза) была втрое ниже (9,1 ±5,1%) и находилась у обследованных пациентов с АЗ на уровне, идентичном московским школьникам (по данным Эндокринологического научного центра РАМН 1999 г.
Количественные сведения представлены средними арифметическими величинами и их стандартными ошибками (М ± т). Оценку значимости выявленных различий средних абсолютных величин для пар проводили по критерию t Стьюдента, для рядов с неравным числом вариант — по критерию Манна-Вилкоксона-Уитни; значимость различий относительных величин оценивали по критерию х2 с учетом поправки Йетса при оценке риска. Статистически значимыми считали различия при р < 0,05. Результаты и их обсуждение Тиреоидный статус при АЗ у детей и подростков У большинства обследованных пациентов с АЗ был отягощен семейный анамнез по АЗ — у 27 (82%) из 33. Более неожиданным явился факт неблагополучной наследственности по аутоиммунным эндокринопатиям, распространенность которой находилась на аналогично высоком уровне — 24 (73%) из 33 обследованных. Подобных сведений в современной литературе мы не обнаружили. Непосредственное эндокринологическое обследование самих пациентов показало высокую частоту патологических отклонений со стороны многих показателей тиреоидной системы при различных АЗ в детском и подростковом возрасте — от 24 до 55% (табл. 1). Обращает на себя внимание тот факт, что выявленные нарушения в первую очередь определяются количеством вовлеченных в иммунопатологический процесс органов и систем, а также длительностью аллергологического «стажа» (см. табл. 1), но не нозологическим вариантом АЗ (табл. 2). Так, наиболее неблагоприятной по тиреоидной патологии оказалась картина в подгруппе детей с полиор- ганными проявлениями аллергии: при наличии 3- 4 АЗ аутоиммунный тиреоидит (АИТ) выявлен в 2/3 случаев, что почти в 5 раз чаще, чем при 1-2 АЗ (63,6 ± 15,2% при /7=11 против 13,6 ± 7,5% при п = 22; р < 0,003; см. табл. 1). Однако даже среди последних, казалось бы, более благополучных детей, распространенность АИТ превышала популяционную частоту (1% у школьников) как минимум на порядок. В то же время частота диффузного эндемического зоба (ДЭЗ йоддефицитного генеза) была втрое ниже (9,1 ±5,1%) и находилась у обследованных пациентов с АЗ на уровне, идентичном московским школьникам (по данным Эндокринологического научного центра РАМН 1999 г. , 9,6 ± 1,0% у москвичей 9-12 лет; п = 876). Распространенность ДЭЗ в отличие от АИТ не зависела ни от нозологического характера АЗ, ни от их количества и давности (см. табл. 1, 2). Индекс отношения частот АИТ/ ДЭЗ, указывающий на долю аутоиммунного зоба среди всех случаев увеличения ЩЖ, свидетельствует о явном доминировании аутоиммунных тире- опатий у пациентов с полиорганным аллергическим процессом (64:0 при 3-4 АЗ против 1:1 у детей с 1-2 АЗ; р < 10“5). При любых АЗ и у абсолютного большинства больных преобладала избыточная продукция МАТ (см. табл. 2). При отягощенной наследственности по аутоимунным эндокринопатиям МАТ-носи- тельство встречалось более чем в 6 раз чаще, чем в отсутствие подобного семейного анамнеза: у 17 (70,8 ± 9,5%) из 24 и у 1 (11,1 ± 11,1%) из 9 обследованных соответственно; р = 0,001. Это определяет неблагоприятный прогноз по формированию у них АИТ и других заболеваний эндокринных желез. Так, относительный риск возникновения АИТ составил 6,4 (1,0-41,2; р < 0,008), а отношение шансов — 19,4 (1,8-911; р < 0,005). Иными словами, у ребенка с АЗ, имеющего родственников с ау- Табл и ца 1 Показатели тиреоидного статуса у детей и подростков при изолированных АЗ и при их сочетаниях Показатель Изолированные A3 (л= 16) Сочетание двух АЗ (л = 6) Сочетание менее трех АЗ (л = 22) Сочетание трех АЗ и более (л = 11) Всего (л = 33) Возраст, годы 11,14 ± 0,87 12,32 ± 1,23 11,46 ± 0,71 14,45 ± 0,63** 12,46 ± 0,57 Доля девочек, % 50,0 ± 12,9 66,7 ± 21,1 54,6 ± 10,9 72,7 ± 14,1 60,6 ± 8,6 Доля детей, вступивших в пубертат, % 50,0 ± 12,9 83,3 ± 16,7 59,1 ± 10,7 100** 72,7 ± 7,9 Число АЗ 1 2 1,27 ± 0,1 (1-2) 3,18 ± 0,1 (3-4)*** 1,91 ± 0,18 Сочетание трех АЗ и более, % 0 0 0 100*** 33,3 ± 8,3 Длительность аллергологического анамнеза, годы 4,90 ± 0,88 3,37 ± 1,04 4,49 ± 0,71 9,63 ± 0,88*** 6,20 ± 0,69 Частота зоба, % 31,3 ± 12,0 0 22,7 ± 9,2 54,6 ± 15,8 33,3 ± 8,3 Относительный тиреоидный объем, % 100,25 ± 10,9 69,50 ± 10,80 91,86 ± 8,86 102,09 ± 15,39 95,27 ± 7,73 к норме 2 Частота МАТ+ (> 1/160), % ТТГ, мЕД/л 3,00 ± 0,52 5,33 ± 3,00 3,64 ± 0,88 5,06 ± 0,90 4,11 ± 0,66 Частота ТТГ+ (> 3,2 мЕД/л), % 43,8 ± 12,8 16,7 ± 16,7 36,4 ± 10,5 63,6 ± 15,2* 45,5 ± 8,8 Частота зоба с МАТ+, % 18,8 ± 10,1 0 13,6 ± 7,5 54,6 ± 15,8** 27,3 ± 7,9 Частота зоба с ТТГ+, % 18,8 ± 10,1 0 13,6 ± 7,5 45,5 ± 15,8* 24,2 ± 7,6 Частота ТТГ+ с МАТ+, % 37,5 ± 12,5 16,7 ± 16,7 31,8 ± 10,2 64,6 ± 15,2 42,4 ± 8,7 Частота АИТ, % 12,5 ± 8,5 16,7 ± 16,7 13,6 ± 7,5 63,6 ± 15,2** 30,3 ± 8,1 Частота ДЭЗ, % 18,8 ± 10,1 0 13,6 ± 7,5 0 9,1 ± 5,1 Примечание.
, 9,6 ± 1,0% у москвичей 9-12 лет; п = 876). Распространенность ДЭЗ в отличие от АИТ не зависела ни от нозологического характера АЗ, ни от их количества и давности (см. табл. 1, 2). Индекс отношения частот АИТ/ ДЭЗ, указывающий на долю аутоиммунного зоба среди всех случаев увеличения ЩЖ, свидетельствует о явном доминировании аутоиммунных тире- опатий у пациентов с полиорганным аллергическим процессом (64:0 при 3-4 АЗ против 1:1 у детей с 1-2 АЗ; р < 10“5). При любых АЗ и у абсолютного большинства больных преобладала избыточная продукция МАТ (см. табл. 2). При отягощенной наследственности по аутоимунным эндокринопатиям МАТ-носи- тельство встречалось более чем в 6 раз чаще, чем в отсутствие подобного семейного анамнеза: у 17 (70,8 ± 9,5%) из 24 и у 1 (11,1 ± 11,1%) из 9 обследованных соответственно; р = 0,001. Это определяет неблагоприятный прогноз по формированию у них АИТ и других заболеваний эндокринных желез. Так, относительный риск возникновения АИТ составил 6,4 (1,0-41,2; р < 0,008), а отношение шансов — 19,4 (1,8-911; р < 0,005). Иными словами, у ребенка с АЗ, имеющего родственников с ау- Табл и ца 1 Показатели тиреоидного статуса у детей и подростков при изолированных АЗ и при их сочетаниях Показатель Изолированные A3 (л= 16) Сочетание двух АЗ (л = 6) Сочетание менее трех АЗ (л = 22) Сочетание трех АЗ и более (л = 11) Всего (л = 33) Возраст, годы 11,14 ± 0,87 12,32 ± 1,23 11,46 ± 0,71 14,45 ± 0,63** 12,46 ± 0,57 Доля девочек, % 50,0 ± 12,9 66,7 ± 21,1 54,6 ± 10,9 72,7 ± 14,1 60,6 ± 8,6 Доля детей, вступивших в пубертат, % 50,0 ± 12,9 83,3 ± 16,7 59,1 ± 10,7 100** 72,7 ± 7,9 Число АЗ 1 2 1,27 ± 0,1 (1-2) 3,18 ± 0,1 (3-4)*** 1,91 ± 0,18 Сочетание трех АЗ и более, % 0 0 0 100*** 33,3 ± 8,3 Длительность аллергологического анамнеза, годы 4,90 ± 0,88 3,37 ± 1,04 4,49 ± 0,71 9,63 ± 0,88*** 6,20 ± 0,69 Частота зоба, % 31,3 ± 12,0 0 22,7 ± 9,2 54,6 ± 15,8 33,3 ± 8,3 Относительный тиреоидный объем, % 100,25 ± 10,9 69,50 ± 10,80 91,86 ± 8,86 102,09 ± 15,39 95,27 ± 7,73 к норме 2 Частота МАТ+ (> 1/160), % ТТГ, мЕД/л 3,00 ± 0,52 5,33 ± 3,00 3,64 ± 0,88 5,06 ± 0,90 4,11 ± 0,66 Частота ТТГ+ (> 3,2 мЕД/л), % 43,8 ± 12,8 16,7 ± 16,7 36,4 ± 10,5 63,6 ± 15,2* 45,5 ± 8,8 Частота зоба с МАТ+, % 18,8 ± 10,1 0 13,6 ± 7,5 54,6 ± 15,8** 27,3 ± 7,9 Частота зоба с ТТГ+, % 18,8 ± 10,1 0 13,6 ± 7,5 45,5 ± 15,8* 24,2 ± 7,6 Частота ТТГ+ с МАТ+, % 37,5 ± 12,5 16,7 ± 16,7 31,8 ± 10,2 64,6 ± 15,2 42,4 ± 8,7 Частота АИТ, % 12,5 ± 8,5 16,7 ± 16,7 13,6 ± 7,5 63,6 ± 15,2** 30,3 ± 8,1 Частота ДЭЗ, % 18,8 ± 10,1 0 13,6 ± 7,5 0 9,1 ± 5,1 Примечание. Звездочки — достоверные различия между группами «Сочетание менее трех АЗ» и «Сочетание двух АЗ»: одна — при р < 0,05; две — при р < 0,01; три — при р < 0,001. Показатели тиреоидного статуса у детей и подростков с различными АЗ Таблица 2 Показатель БА (л ± 5 + 17 = 22*) АД (л = 8 + 16 = 24*) Другие АЗ (л = 3 + 9 = 12*) Возраст, годы 12,81 ± 0,66 (6,8-16,9) 13,05 ± 0,62 (6,3-16,9) 13,77 ± 0,85 (6,2-16,9) Доля девочек, % 63,6 ± 10,5 66,7 ± 9,8 58,3 ± 14,9 Доля детей, вступивших в пубертат, % 77,3 ± 9,2 83,3 ± 7,8 91,7 ± 8,3 Число АЗ 2,36 ± 0,20 (1-4) 2,17 ± 0,21 (1-4) 2,60 ± 0,31 (1-4) Сочетание трех АЗ и более, % 50,0 ± 10,9 41,7 ± 10,3 75.0 ± 13,1 Длительность аллергологического анамнеза, годы 6,75 ± 0,93 (0,5-16) 6,57 ± 0,81 (0,5-16) 8,28 ± 0,73 (4-11) Частота зоба, % 31,8 ± 10,2 37,5 ± 10,1 58,3 ± 14,9 Относительный тиреоидный объем, % к норме 93,0 ± 9,6 (20-180) 97,0 ± 9,5 (20-210) 104,8 + 14,0 (23-175) Частота МАТ+ (> 1/160), % 72,2 ± 9,7 54,2 ± 10,4 66,7 ± 14,2 ТТГ, мЕД/л 4.94 ± 0,89 (0,8-20,2) 4,45 ± 0,88 (0,8-20,2) 4,52 ± 0,92 (0,9-12,6) Частота ТТГ+ (> 3,2 мЕД/л), % 54,6 ± 10,9 45,8 ± 10,4 50,0 ± 15,1 Частота зоба с МАТ+, % 31,8 ± 10,2 33,3 ± 9,8 50,0 ± 15,1 Частота зоба с ТТГ+, % 27,3 ± 9,7 29,2 ± 9,5 41,7 ± 14.9 Частота ТТГ+ с МАТ+, % 54,6 ± 10,9 41,7 + 10,3 50,0 ± 15,1 Частота АИТ, % 40,9 ± 10,7 37,5 ± 10,1 58,3 ± 14,9 Частота ДЭЗ, % 0 8,3 ± 5,8 8,33 ± 8,33 Примечание. * — первое значение из суммы указывает на число случаев нозологии как таковой, второе — при ее сочетании с другими АЗ. Здесь и в табл. 3 в скобках — среднее значение. тоиммунными заболеваниями эндокринной системы, вероятность формирования сочетанного АИТ повышена почти в 20 раз по сравнению с детьми с аналогичным АЗ, имеющими благополучный семейный анамнез. Все больные АЗ с АИТ (л = 10) были в возрасте старше 10 лет и в среднем на 2 года старше детей с АЗ без АИТ (13,8 ± 0,6 года против 11,8 ± 0,8 года; п = 23), находились на стадии активного полового созревания (100% против 60,9 ± 10,4%; р < 0,02), среди них преобладали девочки (70% против 56%), а продолжительность основного АЗ была более длительной (длительность анамнеза АЗ более 7 лет у 80,0 ± 13,3% против 30,4 ± 9,8%; р = 0,007).
Звездочки — достоверные различия между группами «Сочетание менее трех АЗ» и «Сочетание двух АЗ»: одна — при р < 0,05; две — при р < 0,01; три — при р < 0,001. Показатели тиреоидного статуса у детей и подростков с различными АЗ Таблица 2 Показатель БА (л ± 5 + 17 = 22*) АД (л = 8 + 16 = 24*) Другие АЗ (л = 3 + 9 = 12*) Возраст, годы 12,81 ± 0,66 (6,8-16,9) 13,05 ± 0,62 (6,3-16,9) 13,77 ± 0,85 (6,2-16,9) Доля девочек, % 63,6 ± 10,5 66,7 ± 9,8 58,3 ± 14,9 Доля детей, вступивших в пубертат, % 77,3 ± 9,2 83,3 ± 7,8 91,7 ± 8,3 Число АЗ 2,36 ± 0,20 (1-4) 2,17 ± 0,21 (1-4) 2,60 ± 0,31 (1-4) Сочетание трех АЗ и более, % 50,0 ± 10,9 41,7 ± 10,3 75.0 ± 13,1 Длительность аллергологического анамнеза, годы 6,75 ± 0,93 (0,5-16) 6,57 ± 0,81 (0,5-16) 8,28 ± 0,73 (4-11) Частота зоба, % 31,8 ± 10,2 37,5 ± 10,1 58,3 ± 14,9 Относительный тиреоидный объем, % к норме 93,0 ± 9,6 (20-180) 97,0 ± 9,5 (20-210) 104,8 + 14,0 (23-175) Частота МАТ+ (> 1/160), % 72,2 ± 9,7 54,2 ± 10,4 66,7 ± 14,2 ТТГ, мЕД/л 4.94 ± 0,89 (0,8-20,2) 4,45 ± 0,88 (0,8-20,2) 4,52 ± 0,92 (0,9-12,6) Частота ТТГ+ (> 3,2 мЕД/л), % 54,6 ± 10,9 45,8 ± 10,4 50,0 ± 15,1 Частота зоба с МАТ+, % 31,8 ± 10,2 33,3 ± 9,8 50,0 ± 15,1 Частота зоба с ТТГ+, % 27,3 ± 9,7 29,2 ± 9,5 41,7 ± 14.9 Частота ТТГ+ с МАТ+, % 54,6 ± 10,9 41,7 + 10,3 50,0 ± 15,1 Частота АИТ, % 40,9 ± 10,7 37,5 ± 10,1 58,3 ± 14,9 Частота ДЭЗ, % 0 8,3 ± 5,8 8,33 ± 8,33 Примечание. * — первое значение из суммы указывает на число случаев нозологии как таковой, второе — при ее сочетании с другими АЗ. Здесь и в табл. 3 в скобках — среднее значение. тоиммунными заболеваниями эндокринной системы, вероятность формирования сочетанного АИТ повышена почти в 20 раз по сравнению с детьми с аналогичным АЗ, имеющими благополучный семейный анамнез. Все больные АЗ с АИТ (л = 10) были в возрасте старше 10 лет и в среднем на 2 года старше детей с АЗ без АИТ (13,8 ± 0,6 года против 11,8 ± 0,8 года; п = 23), находились на стадии активного полового созревания (100% против 60,9 ± 10,4%; р < 0,02), среди них преобладали девочки (70% против 56%), а продолжительность основного АЗ была более длительной (длительность анамнеза АЗ более 7 лет у 80,0 ± 13,3% против 30,4 ± 9,8%; р = 0,007). Во всех случаях АИТ сопровождался, по данным гормональной диагностики, субклиническим гипотиреозом, что проявлялось повышением уровня ТТГ более 3,2 мЕд/л. Компенсация гипотиреоза в результате заместительной терапии адекватными дозами левотироксина способствовала улучшению течения АЗ — урежению и облегчению приступов БА, удлинению ремиссии и смягчению проявлений АД. Для оценки возможного вмешательства проводимой терапии в формирование отклонений со стороны ЩЖ отдельно проведен сравнительный анализ изученных показателей по подгруппам лечения (табл. 3). Установлено, что у детей, получавших терапию адреномиметиками или кромогликат, в отличие от детей без всякой терапии на момент обследования и получавших кетотифен имеет место удвоенная частота антителоносительства к МАТ, что скорее всего обусловлено более длительным анамнезом АЗ и (или) более тяжелым течением основной патолоигии. Таблица 3 Показатели тиреоидного статуса у детей и подростков с различными АЗ в зависимости от вида терапии Показатель Без лечения (л = 9) Адреномиметики (и = 9) Кромогликат (л = 11) Кетотифен (л = 16) Возраст, годы 12,46 ± 1,21 12,56 ± 0,96 12,74 ± 1,07 12,11 ± 0,81 Доля девочек, % 44,4 ± 17,6 77,8 ± 14,7 81,8 ± 12,2 62,5 ± 12,0 Доля детей, вступивших в пубертат, % 66,7 + 6.7 75,0 +11,1 72,7 ± 14,1 77,8 ± 14,7 Число АЗ 1,78 ± 0,33 (1-3) 2,44 ± 0,38 (1-4) 2,27 ± 0,36 (1-4) 1,81 ± 0,26 (1-4) Сочетание трех АЗ и более, % 33,3 ± 16,7 44,4 ± 17,6 45,5 ± 15,8 31,3 ± 12,0 Длительность аллергологического анамнеза, годы 5,69 ± 1,61 5,86 ± 1,19 7,41 ± 0,91 6,28 ± 0,94 Частота зоба, % 33,3 ± 16,7 33,3 + 16,7 36,4 ± 15,2 43,8 ± 12,8 Относительный тиреоидный объем, % к норме 99,0 ± 16,0 94,1 ± 17,5 101,1 ± 15,7 102,1 ± 10,0 Частота МАТ+ (> 1/160), % 44,4 ± 17,6 89,0 ± 11,1* 90,9 ± 9,1* 43,8 ± 12,8 ТТГ, мЕД/л 3,57 ± 0,67 7,16 ± 1,97 4,79 ± 0,91 3,50 ± 0,76 Частота ТТГ+ (> 3,2 мЕД/л), % 33,3 ± 16,7 77,8 ± 14,7 72,7 ± 14,1 43,8 ± 12,8 Частота зоба с МАТ+, % 33,3 ± 16,7 33,3 ± 16,7 36,4 ± 15,2 31,3 ± 12,0 Частота зоба с ТТГ+, % 22,2 ± 14,7 33,3 ± 16,7 36,4 ± 15,2 31,3 ± 12,0 Частота ТТГ+ с МАТ+, % 33,3 ± 16,7 77,8 ± 14,7 72,7 ± 14,1 37,5 ± 12,5 Частота АИТ, % 33,3 + 16,7 55,6 ± 17,6 36,4 ± 15,2 25,0 ±11,2 Частота ДЭЗ, % 0 0** 9,1 ± 9,1 18,8 ± 10,1 Примечание.
Во всех случаях АИТ сопровождался, по данным гормональной диагностики, субклиническим гипотиреозом, что проявлялось повышением уровня ТТГ более 3,2 мЕд/л. Компенсация гипотиреоза в результате заместительной терапии адекватными дозами левотироксина способствовала улучшению течения АЗ — урежению и облегчению приступов БА, удлинению ремиссии и смягчению проявлений АД. Для оценки возможного вмешательства проводимой терапии в формирование отклонений со стороны ЩЖ отдельно проведен сравнительный анализ изученных показателей по подгруппам лечения (табл. 3). Установлено, что у детей, получавших терапию адреномиметиками или кромогликат, в отличие от детей без всякой терапии на момент обследования и получавших кетотифен имеет место удвоенная частота антителоносительства к МАТ, что скорее всего обусловлено более длительным анамнезом АЗ и (или) более тяжелым течением основной патолоигии. Таблица 3 Показатели тиреоидного статуса у детей и подростков с различными АЗ в зависимости от вида терапии Показатель Без лечения (л = 9) Адреномиметики (и = 9) Кромогликат (л = 11) Кетотифен (л = 16) Возраст, годы 12,46 ± 1,21 12,56 ± 0,96 12,74 ± 1,07 12,11 ± 0,81 Доля девочек, % 44,4 ± 17,6 77,8 ± 14,7 81,8 ± 12,2 62,5 ± 12,0 Доля детей, вступивших в пубертат, % 66,7 + 6.7 75,0 +11,1 72,7 ± 14,1 77,8 ± 14,7 Число АЗ 1,78 ± 0,33 (1-3) 2,44 ± 0,38 (1-4) 2,27 ± 0,36 (1-4) 1,81 ± 0,26 (1-4) Сочетание трех АЗ и более, % 33,3 ± 16,7 44,4 ± 17,6 45,5 ± 15,8 31,3 ± 12,0 Длительность аллергологического анамнеза, годы 5,69 ± 1,61 5,86 ± 1,19 7,41 ± 0,91 6,28 ± 0,94 Частота зоба, % 33,3 ± 16,7 33,3 + 16,7 36,4 ± 15,2 43,8 ± 12,8 Относительный тиреоидный объем, % к норме 99,0 ± 16,0 94,1 ± 17,5 101,1 ± 15,7 102,1 ± 10,0 Частота МАТ+ (> 1/160), % 44,4 ± 17,6 89,0 ± 11,1* 90,9 ± 9,1* 43,8 ± 12,8 ТТГ, мЕД/л 3,57 ± 0,67 7,16 ± 1,97 4,79 ± 0,91 3,50 ± 0,76 Частота ТТГ+ (> 3,2 мЕД/л), % 33,3 ± 16,7 77,8 ± 14,7 72,7 ± 14,1 43,8 ± 12,8 Частота зоба с МАТ+, % 33,3 ± 16,7 33,3 ± 16,7 36,4 ± 15,2 31,3 ± 12,0 Частота зоба с ТТГ+, % 22,2 ± 14,7 33,3 ± 16,7 36,4 ± 15,2 31,3 ± 12,0 Частота ТТГ+ с МАТ+, % 33,3 ± 16,7 77,8 ± 14,7 72,7 ± 14,1 37,5 ± 12,5 Частота АИТ, % 33,3 + 16,7 55,6 ± 17,6 36,4 ± 15,2 25,0 ±11,2 Частота ДЭЗ, % 0 0** 9,1 ± 9,1 18,8 ± 10,1 Примечание.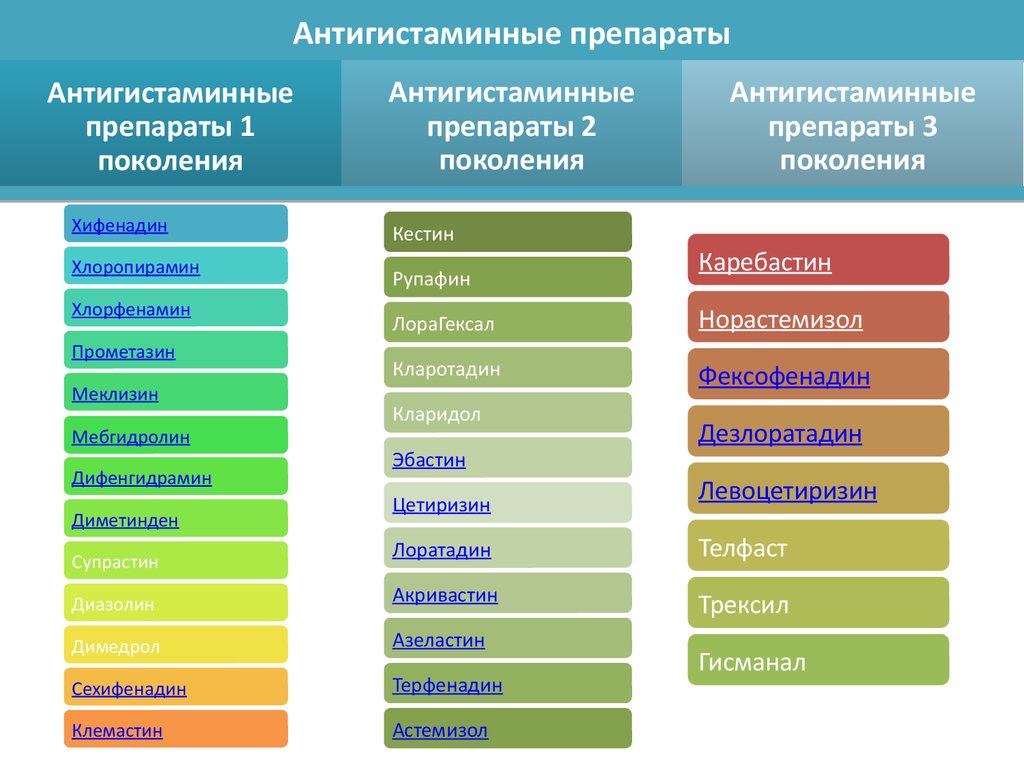 Звездочки — достоверность (р < 0,05) различий: одна — с подгруппой детей без лечения; две — с частотой АИТ в подгруппе детей, получавших терапию адреномиметиками. Уровень ПРЛ при аллергических заболеваниях у детей и подростков. Патологическая гиперпродукция ПРЛ — гиперпролактинемия (ГПРЛ; > 23 мкг/л) выявлена почти у каждого третьего ребенка — у 10 (30,3 ± 8,1%) из 33. При этом и ее частота при сочетании 3-4 АЗ преобладала над таковой при 1-2 АЗ (54,5 ± 15,7% против 18,2 ± 8,4%; р = 0,03). ГПРЛ встречалась в основном на фоне приема антигистаминных средств (у 2 из 4 детей, получавших препараты 1-го поколения, и у 6 из 11, получавших препараты 2-го поколения) — в 4,8 раза чаще, чем в отсутствие терапии Н,-блокаторами — 8 (53,3 ± 13,3%) из 15 детей против 2 (11,1 ± 7.6%) из 18 (р < 0,08). У большинства (7 из 10) пациентов ГПРЛ не требовала лечения, поскольку носила транзиторный характер, и лишь у 3 (9% из всей выборки АЗ) она была персистирующей, т. е. стойко сохранялась при повторном определении в динамике. Все случаи последней наблюдались у пациентов с АЗ, сочетавшимися с АИТ в фазе субклинического гипотиреоза, а его компенсация адекватными дозами левотироксина привела к стойкой нормализации уровня ПРЛ без отмены антигистаминных средств. Поэтому ГПРЛ ретроспективно расценена как вторичная, являющаяся проявлением тиреоидной недостаточности, а не результатом нарушений центральной регуляции лактотропной функции гипофиза (в том числе медикаментозного характера). Поэтому отмену антигистаминных препаратов и(или) назначение лекарственных средств с ПРЛ-ингибирующими эффектами больным с АЗ в связи с ГПРЛ до уточнения состояния ШЖ следует признать нецелесообразным. Установленные при обследовании детей и подростков с АЗ признаки частого формирования сочетанной аутоиммунной патологии ГЦЖ позволяют широко рекомендовать педиатрам и аллергологам консультации детей с АЗ детским эндокринологом при наличии дополнительных факторов риска (сочетание 3 АЗ и более, отягощенная наследственность по аутоиммунным заболеваниям эндокринных органов, длительность аллергологического анамнеза более 7 лет, период полового созревания, женский пол).
Звездочки — достоверность (р < 0,05) различий: одна — с подгруппой детей без лечения; две — с частотой АИТ в подгруппе детей, получавших терапию адреномиметиками. Уровень ПРЛ при аллергических заболеваниях у детей и подростков. Патологическая гиперпродукция ПРЛ — гиперпролактинемия (ГПРЛ; > 23 мкг/л) выявлена почти у каждого третьего ребенка — у 10 (30,3 ± 8,1%) из 33. При этом и ее частота при сочетании 3-4 АЗ преобладала над таковой при 1-2 АЗ (54,5 ± 15,7% против 18,2 ± 8,4%; р = 0,03). ГПРЛ встречалась в основном на фоне приема антигистаминных средств (у 2 из 4 детей, получавших препараты 1-го поколения, и у 6 из 11, получавших препараты 2-го поколения) — в 4,8 раза чаще, чем в отсутствие терапии Н,-блокаторами — 8 (53,3 ± 13,3%) из 15 детей против 2 (11,1 ± 7.6%) из 18 (р < 0,08). У большинства (7 из 10) пациентов ГПРЛ не требовала лечения, поскольку носила транзиторный характер, и лишь у 3 (9% из всей выборки АЗ) она была персистирующей, т. е. стойко сохранялась при повторном определении в динамике. Все случаи последней наблюдались у пациентов с АЗ, сочетавшимися с АИТ в фазе субклинического гипотиреоза, а его компенсация адекватными дозами левотироксина привела к стойкой нормализации уровня ПРЛ без отмены антигистаминных средств. Поэтому ГПРЛ ретроспективно расценена как вторичная, являющаяся проявлением тиреоидной недостаточности, а не результатом нарушений центральной регуляции лактотропной функции гипофиза (в том числе медикаментозного характера). Поэтому отмену антигистаминных препаратов и(или) назначение лекарственных средств с ПРЛ-ингибирующими эффектами больным с АЗ в связи с ГПРЛ до уточнения состояния ШЖ следует признать нецелесообразным. Установленные при обследовании детей и подростков с АЗ признаки частого формирования сочетанной аутоиммунной патологии ГЦЖ позволяют широко рекомендовать педиатрам и аллергологам консультации детей с АЗ детским эндокринологом при наличии дополнительных факторов риска (сочетание 3 АЗ и более, отягощенная наследственность по аутоиммунным заболеваниям эндокринных органов, длительность аллергологического анамнеза более 7 лет, период полового созревания, женский пол). С целью исключения наиболее распространенного при АЗ сочетания с АИТ показано ультразвуковое обследование ЩЖ (с подсчетом суммарного тиреоидного объема, оценкой эхоструктуры и эхо- плотности ткани) наряду с лабораторным исследованием антител к МАТ (тиреоидной пероксидазе) и уровня ТТГ в сыворотке крови. Верификация диагноза АИТ потребует назначения заместительной гормональной терапии препаратами левотироксина (2,6-2,8 мкг/кг МТ/сут), что не только обеспечит компенсацию патологии ЩЖ, но и, возможно, позволит повысить эффективность противоаллергического лечения. Наличие диффузного эутиреоидного зоба у ребенка с АЗ будет расценено при условии надежного исключения АИТ как проявления зобной эндемии и послужит поводом для безопасного применения препаратов йодида калия в физиологических дозах (100 мкг/сут детям до 12 лет и 200 мкг/сут подросткам). Оценка продукции ПРЛ у детей и подростков с АЗ до достижения нормализации функции ЩЖ нецелесообразна, поскольку возможная при подобных сочетаниях ГПРЛ носит обычно вторичный (по отношению к гипотиреозу) характер и полностью разрешается на фоне приема адекватных доз препаратов тиреоидных гормонов. Выводы 1. У абсолютного большинства детей с АЗ отягощена наследственность по аутоиммунным эндокринопатиям (почти в 3/4 случаев), чем определяется неблагоприятный прогноз формирования у них патологии ГЦЖ и других эндокринных заболеваний аутоиммунного генеза. 2. Высокая частота аутоиммунного поражения ЩЖ, приводящего к ее гипофункции, на фоне АЗ обосновывает необходимость обследования у эндокринолога детей и подростков — «аллергиков» для исключения АИТ, особенно девочек пубертатного возраста с отягощенным семейным анамнезом, длительностью аллергического процесса более 7 лет, при сочетании 3 аллергических проявлений и более. 3. Учитывая высокую частоту антителоноси- тельства к тиреоидным антигенам у детей с АЗ, требуется дифференцированный подход к индивидуальной йодной профилактике: назначение им йодистых препаратов оправдано только после надежного исключения АИТ.
С целью исключения наиболее распространенного при АЗ сочетания с АИТ показано ультразвуковое обследование ЩЖ (с подсчетом суммарного тиреоидного объема, оценкой эхоструктуры и эхо- плотности ткани) наряду с лабораторным исследованием антител к МАТ (тиреоидной пероксидазе) и уровня ТТГ в сыворотке крови. Верификация диагноза АИТ потребует назначения заместительной гормональной терапии препаратами левотироксина (2,6-2,8 мкг/кг МТ/сут), что не только обеспечит компенсацию патологии ЩЖ, но и, возможно, позволит повысить эффективность противоаллергического лечения. Наличие диффузного эутиреоидного зоба у ребенка с АЗ будет расценено при условии надежного исключения АИТ как проявления зобной эндемии и послужит поводом для безопасного применения препаратов йодида калия в физиологических дозах (100 мкг/сут детям до 12 лет и 200 мкг/сут подросткам). Оценка продукции ПРЛ у детей и подростков с АЗ до достижения нормализации функции ЩЖ нецелесообразна, поскольку возможная при подобных сочетаниях ГПРЛ носит обычно вторичный (по отношению к гипотиреозу) характер и полностью разрешается на фоне приема адекватных доз препаратов тиреоидных гормонов. Выводы 1. У абсолютного большинства детей с АЗ отягощена наследственность по аутоиммунным эндокринопатиям (почти в 3/4 случаев), чем определяется неблагоприятный прогноз формирования у них патологии ГЦЖ и других эндокринных заболеваний аутоиммунного генеза. 2. Высокая частота аутоиммунного поражения ЩЖ, приводящего к ее гипофункции, на фоне АЗ обосновывает необходимость обследования у эндокринолога детей и подростков — «аллергиков» для исключения АИТ, особенно девочек пубертатного возраста с отягощенным семейным анамнезом, длительностью аллергического процесса более 7 лет, при сочетании 3 аллергических проявлений и более. 3. Учитывая высокую частоту антителоноси- тельства к тиреоидным антигенам у детей с АЗ, требуется дифференцированный подход к индивидуальной йодной профилактике: назначение им йодистых препаратов оправдано только после надежного исключения АИТ. 4. Оценка лактотропного статуса при АЗ в детском и подростковом возрасте показала следующее: а) отягощенный аллергологический статус сам по себе не сопровождается избыточным риском развития дисфункции лактотропной функции гипофиза; б) редкие случаи стойкой вторичной гиперпролактинемии на фоне АЗ могут быть связаны скорее с сочетанным гипотиреозом, чем с приемом антигистаминных препаратов; в) детям с АЗ, сопровождающимися АИТ и симптоматической ГПРЛ, для нормализации лактротропного статуса необходимо назначение тиреоидных гормонов с целью компенсации гипотиреоза.
4. Оценка лактотропного статуса при АЗ в детском и подростковом возрасте показала следующее: а) отягощенный аллергологический статус сам по себе не сопровождается избыточным риском развития дисфункции лактотропной функции гипофиза; б) редкие случаи стойкой вторичной гиперпролактинемии на фоне АЗ могут быть связаны скорее с сочетанным гипотиреозом, чем с приемом антигистаминных препаратов; в) детям с АЗ, сопровождающимися АИТ и симптоматической ГПРЛ, для нормализации лактротропного статуса необходимо назначение тиреоидных гормонов с целью компенсации гипотиреоза.
Аллергия у ребенка? Долой опасные лекарства!
И это далеко не полный список их последствий. Однако самыми шокирующими стали данные о детской смертности в связи с приемом таких препаратов. Так почему же антигистаминные первого поколения все еще продаются в нашей стране и даже разрешены к применению у грудных детей?
Вопрос о выборе антигистаминных препаратов особенно актуален в последние годы, в связи с неуклонным ростом числа детей, страдающих аллергией. К сожалению, аллергия воспринимается уже как столь обыденное явление, что многие предпочитают устранять ее симптомы любым препаратом, оказавшимся под рукой. И, если в случае приема первого попавшегося антигистаминного препарата взрослым человеком ответственность за собственное здоровье лежит полностью на нем самом, то как быть с детьми? Задумайтесь, какими принципами вы руководствуетесь, выбирая для них лекарства: заботой о безопасности или «я пью — значит и ребенку поможет»? Ведь подобная халатность может оказаться смертельно опасной!
По данным статистики дети все чаще и чаще страдают аллергией.
Страшная предыстория
В 2005г. был опубликован доклад о всколыхнувшей Америку цепочке детских смертей: за восемь месяцев в Огайо поступили сообщения о гибели 10 новорожденных. Впоследствии было доказано, что трагическую роль во всех этих случаях сыграли противопростудные препараты, имевшие в составе именно антигистаминные вещества первого поколения. Характерно, что в 8 случаях из 10 дававшие эти сиропы и микстуры малышам взрослые были абсолютно уверены, что раз эти лекарства продаются без рецепта, значит они безопасны для ребенка.
Характерно, что в 8 случаях из 10 дававшие эти сиропы и микстуры малышам взрослые были абсолютно уверены, что раз эти лекарства продаются без рецепта, значит они безопасны для ребенка.
К несчастью, это далеко не единственный прецедент в печальной истории антигистаминных препаратов первого поколения и их влияния на детский организм. В медицинских научных кругах уже давно призывают ограничить продажи таких препаратов во всем мире и внести строгие возрастные ограничения в их инструкции, установив нижний возрастной предел в 6 лет. Что же заставило ученых пойти на такие жесткие меры? Годы и десятилетия накопленного клинического опыта, бесспорно доказывающего, что после приема препаратов от аллергии первого поколения возможно, например, развитие сердечной аритмии, галлюцинаций, судорог. Было доказано, что препараты от аллергии первого поколения действуют на центральную нервную систему (ЦНС) аналогично алкоголю и нейролептикам. Они оказывают мощное седативное воздействие, препятствуя развитию нервной системы малыша и сказываясь на его способности к обучению*.
Меры приняты, но есть ли результат?
Еще в феврале 2009г. Британское агентство по контролю оборота лекарств советовало не назначать h2-антигистаминные препараты первого поколения детям младше 6 лет, так как в этом случае соотношение польза/риск крайне неблагоприятно. Этой рекомендации последовали далеко не все, и позднее было принято решение о том, что данные препараты нельзя выписывать детям в возрасте до 2-х лет. И, хотя изменения коснулись в итоге ряда крупных Европейских стран и США, в России такие препараты до сих пор продаются в аптеках без рецепта, а некоторые из них даже разрешены к применению у детей с первых дней жизни! Ученые объясняют это тем, что первое поколение антигистаминных средств было выпущено на фармацевтический рынок еще до эпохи современной доказательной медицины и сейчас находится под менее строгим надзором регулирующих органов.
Как не допустить трагедии?
Чтобы защитить и без того хрупкое детское здоровье, для снятия симптомов аллергии у малыша нужно использовать антигистаминные препараты последнего, то есть II поколения — они не оказывают седативный эффект и значительно безопаснее для ребенка. Но как отличить антигистаминные препараты первого поколения от препаратов последнего? Для этого необходимо понимать, что в основе всех препаратов лежит активное действующее вещество.
Но как отличить антигистаминные препараты первого поколения от препаратов последнего? Для этого необходимо понимать, что в основе всех препаратов лежит активное действующее вещество.
Так, антигистаминные первого поколения имеют в своем составе такие действующие вещества, как: хлоропирамин (к примеру, супрастин), диметиден (фенистил), дифенгидрамин (димедрол), клемастин (тавегил) и ряд других. С полным списком таких веществ вы всегда можете ознакомиться в специальных справочниках в Интернете. Общим для всех этих препаратов является то, что в их инструкциях описываются такие побочные эффекты, как понижение артериального давления, бронхоспазмы, сонливость, раздражение желудочно-кишечного тракта и прочие.
Антигистаминные препараты последнего поколения производятся на основе таких действующих веществ, как лоратадин, эбастин, цетирзин (к примеру, зиртек) и прочих. Их полный список также представлен в Сети. Такие препараты действуют избирательно и не оказывают такого влияния на ЦНС, как их предшественники. Интересный случай, описанный в «Журнале аллергии и клинической иммунологии», также красноречиво свидетельствует о большей безопасности антигистаминных последнего поколения: 18-месячный мальчик с массой тела всего 13 кг выпил антигистаминный препарат на основе цетирзина в количестве, превышающем дозу в 50 раз (!), и перенес это практически без осложнений.
Подводя итоги под всем вышесказанным, очевидно, что прием антигистаминных препаратов первого поколения имеет ряд негативных последствий, в особенности на детский организм, поэтому, выбирая своему малышу-аллергику лекарство, не стоит ошибочно полагаться на стереотип: «Что было хорошо нашим бабушкам и мне, то будет хорошо и моему ребенку». Важно помнить, что все современное медицинское сообщество призывает мам и пап выбирать для своих детей только препараты последнего поколения, которые снимают симптомы аллергии (ринит, крапивницу, конъюнктивит и прочие) без серьезных последствий для детского организма.
* Источник: Экспертное заключение Европейской глобальной сети по аллергии и астме (GA2LEN)
Антигистаминные (противоаллергические) препараты【Интернет-Аптека】 | E-apteka
Качественные препараты от аллергии
Аллергия – острая реакция иммунной системы на внешние раздражители. Список аллергенов сегодня значительно расширился. Всему виной различные синтетические соединения, которые окружают нас в быту. Они содержатся в моющих средствах, полуфабрикатах, искусственных отделочных материалах.
Список аллергенов сегодня значительно расширился. Всему виной различные синтетические соединения, которые окружают нас в быту. Они содержатся в моющих средствах, полуфабрикатах, искусственных отделочных материалах.
Чем опасна аллергия?
Проявления аллергии очень индивидуальны и зависят от общего состояния здоровья пациента в конкретный период времени. Чаще всего это:
• заложенность носа;
• отечность;
• зуд;
• сыпь;
• крапивница;
• затрудненность дыхания.
Самым опасным осложнением является анафилактический шок, который может привести к летальному исходу.
Разные поколения антигистаминных препаратов – в чем отличие?
Противоаллергические препараты первого поколения появились в начале ХХ века. Они имеют выраженный и быстрый эффект. Однако есть и ряд минусов:
• применение приводит к привыканию;
• нужны частые приемы, так как действие краткосрочное;
• может наблюдаться седативный эффект;
• некоторые пациенты отмечают нечеткость зрения;
• возможна тахикардия.
К перечню антигистаминных препаратов первого поколения относятся Димедрол, Мебгидролин, Хлоропирамин и др.
Каждое поколение антигистаминных лекарств – это новый виток в развитии фармацевтики.
Противоаллергические препараты второго поколения имеют более продолжительный эффект. К ним относятся Лоратадин, Цетиризин-Астрафарм, Кларитин, Аллергодил. Одного приема хватает до 48 часов, а значит использовать их нужно реже.
Препараты третьего поколения практически лишены побочных действий. Они не вызывают сонливости и могут применяться пациентами, деятельность которых связана с высокой концентрацией внимания. Это такие таблетки, как Трексил Нео, Телфаст, Фексофаст.
Какие антигистаминные лучше?
Однозначно ответить на подобный вопрос сложно. Не занимайтесь самолечением – это может привести к ухудшению ситуации. Обратитесь за помощью к врачу, который подберет медикаменты с учетом ваших индивидуальных особенностей.
Можете воспользоваться помощью опытных медработников «Аптеки гормональных препаратов». Вам подскажут, какое лекарственное средство выбрать, чтобы решить ту или иную проблему. Также здесь можно купить антигистаминные препараты для детей.
«Аптека гормональных препаратов» несет полную ответственность за качество продукции. Ассортимент составляют только сертифицированные и разрешенные медикаменты известных брендов.
Антигистаминные препараты нового поколения: перечень и обзор
Распространённые пищевые аллергены.Как хорошо подать читателю статью об антигистаминных препаратах? Первым делом нужно заявить, что аллергия — страшная болезнь, которая косит людей миллионами, а лет через тридцать поразит всё население. Потом — сообщить, что у нас и только у нас можно прочесть про эффективные лекарства последнего поколения. Но признаемся сразу: на самом деле всё гораздо сложнее, а последнее поколение не такое уж и последнее. Ниже мы постараемся рассказать об антигистаминных препаратах всё, что только можно впихнуть в небольшую журнальную статью.
Напугать аллергической эпидемией можно, но сложно. Аллергических заболеваний много, их непросто собрать в кучку и подсчитать. Возьмём, к примеру, пыльцу — один из самых распространённых аллергенов. Международное исследование астмы и аллергии у детей, в котором принимали участие почти два миллиона человек из 105 стран, показало, что аллергии на пыльцу подвержены 22% подростков по всему миру. Этот показатель отличается в зависимости от региона: в Африке он составляет 29,5%, в Океании — 39,8%, в Северной Европе — 12,3%. Но эти данные учёные получили не в ходе тестов, а с помощью анкет. Их достоверность зависит от того, ошибались участники исследования или нет. А такое случается — к примеру, исследование, посвящённое аллергии на пенициллин показало, что болезнь обнаруживается только у 22% пациентов, которые на неё жалуются.
С пищевой аллергией тоже не всё так просто. Результаты исследований отличаются, в зависимости от того, какими методами пользовались учёные. Золотым стандартом в диагностике пищевой аллергии считается двойная слепая плацебо-контролируемая пищевая провокационная проба — во время этой процедуры пациент съедает предполагаемый аллерген под присмотром врача. На английском название метода часто сокращают до забавного «ди-би-пи-си-эф-си» — DBPCFC. В 2013 году Европейская академия аллергологии и клинической иммунологии выпустила метаобзор исследований пищевой аллергии. Он показал, что учёные редко проводили DBPCFC, и полагались, в основном, на кожные пробы и анализы IgE, хотя эти методы существенно преувеличивают частоту заболевания. Если верить тому, что говорили сами участники исследований, распространённость пищевой аллергии в Европе составляет 5,9%. Но пищевые пробы показали 0,9% — это примерно в шесть с половиной раз меньше.
Золотым стандартом в диагностике пищевой аллергии считается двойная слепая плацебо-контролируемая пищевая провокационная проба — во время этой процедуры пациент съедает предполагаемый аллерген под присмотром врача. На английском название метода часто сокращают до забавного «ди-би-пи-си-эф-си» — DBPCFC. В 2013 году Европейская академия аллергологии и клинической иммунологии выпустила метаобзор исследований пищевой аллергии. Он показал, что учёные редко проводили DBPCFC, и полагались, в основном, на кожные пробы и анализы IgE, хотя эти методы существенно преувеличивают частоту заболевания. Если верить тому, что говорили сами участники исследований, распространённость пищевой аллергии в Европе составляет 5,9%. Но пищевые пробы показали 0,9% — это примерно в шесть с половиной раз меньше.
Как бы то ни было, тех, кто уже столкнулся с аллергией, статистика не особенно заботит — нужно чем-то лечиться. Желательно, так, чтобы не ощущать сонливости и других «побочек». Все знают, что от аллергии нужно пить антигистаминные препараты, но не всем известно, что ими к тому же лечат язвы, нарколепсию, а в будущем собираются воевать с болезнями Альцгеймера, Паркинсона, шизофренией и эпилепсией. Чтобы понять, как это лекарства одного класса лечат всё подряд и куда бежать аллергику, начнём с самого начала — с гистамина. Вещество, с которым нам предстоит бороться, — что оно делает?
Проще сказать, чего гистамин не делает. Он расширяет кровеносные сосуды («сужает любые») и увеличивает их проницаемость, способствует выделению желудочного сока, вызывает сокращение гладких мышц (в том числе, бронхов) и чесотку. А ещё работает как медиатор в головном мозге: регулирует сон и пробуждение, снижает судорожную активность, влияет на потребление пищи и воды, участвует в регуляции температуры тела и в процессе обучения. И, конечно, контролирует иммунный ответ: аллергический насморк, чихание и непереносимость котиков — это всё он, гистамин.
Как одному веществу удаётся выполнять столько разных функций? Дело в том, что в организме есть четыре типа рецепторов к гистамину, они расположены в разных органах и тканях. В мозге, гладкой мускулатуре, кровеносных сосудах и некоторых других тканях — рецепторы первого типа, h2. В слизистой желудка, гладкой мускулатуре, тканях сердца, хрящевой ткани и т. д. — рецепторы второго типа, h3. h4 «живут», в основном, в центральной нервной системе, например, в базальных ганглиях и гиппокампе, а в небольших количествах их можно найти в сердечно-сосудистой и пищеварительной системе. h5 локализованы в тканях кишечника, костном мозге, лейкоцитах, тимусе, селезёнке и др.
В мозге, гладкой мускулатуре, кровеносных сосудах и некоторых других тканях — рецепторы первого типа, h2. В слизистой желудка, гладкой мускулатуре, тканях сердца, хрящевой ткани и т. д. — рецепторы второго типа, h3. h4 «живут», в основном, в центральной нервной системе, например, в базальных ганглиях и гиппокампе, а в небольших количествах их можно найти в сердечно-сосудистой и пищеварительной системе. h5 локализованы в тканях кишечника, костном мозге, лейкоцитах, тимусе, селезёнке и др.
Воздействие гистамина на организм зависит от того, с каким рецептором он свяжется, поэтому для разных задач нужны разные лекарства. Антигистаминные препараты делят на h2-, h3-, h4-, h5-блокаторы. Если вы слышите фразу «антигистаминные препараты последнего (или нового) поколения», речь идёт о h2-блокаторах, которые используются для лечения аллергии. h3-блокаторы на поколения не делят, h4-блокаторы только начинают выходить на рынок, а до появления первых h5-антигистаминов на прилавках ещё далеко. Именно h2-блокаторы (их ещё называют «антагонистами» или «обратными агонистами» — в зависимости от типа) лечат аллергию.
Русская Википедия говорит о четырёх поколениях h2-блокаторов, но это неверно: на самом деле их всего два. Существование «новейших препаратов третьего поколения» — миф, но фармацевтические компании иногда используют этот термин в рекламных целях, а сайты об аллергии с удовольствием пишут на эту тему и вводят читателей в заблуждение. Давайте разберёмся, по какому принципу h2-блокаторы делятся на поколения.
Первые лекарства от аллергии легко преодолевали преграду между кровью и головным мозгом — так называемый гематоэнцефалический барьер (ГЭБ) — и вызывали сонливость. Помните, мы говорили о том, что гистамин регулирует сон и пробуждение? Он стимулирует активность мозга и отвечает за бодрствование — неудивительно, что подавление работы рецепторов в ЦНС производит седативный эффект. Кроме того, антигистамины первого поколения (например, хлоропирамин, известный нам как «Супрастин», и клемастин, который мы знаем под именем «Тавегил») приводят к нарушению памяти и концентрации, снижают способность к обучению и продуктивность. Вдобавок их приходится пить несколько раз в день, а приём на ночь не помогает избежать «побочек» — в общем, первое поколение лекарств было скорее «необходимым злом», чем «счастливым избавлением». Европейский консорциум по изучению аллергических заболеваний и бронхиальной астмы (Global Allergy and Asthma European Network) даже рекомендовал запретить безрецептурную продажу этих препаратов после того, как в 2010 году закончил исследование рисков.
Вдобавок их приходится пить несколько раз в день, а приём на ночь не помогает избежать «побочек» — в общем, первое поколение лекарств было скорее «необходимым злом», чем «счастливым избавлением». Европейский консорциум по изучению аллергических заболеваний и бронхиальной астмы (Global Allergy and Asthma European Network) даже рекомендовал запретить безрецептурную продажу этих препаратов после того, как в 2010 году закончил исследование рисков.
Со временем учёные разработали вещества, которые «перебирались» из крови в мозг в меньших количествах или вовсе не могли этого сделать — их назвали «препаратами второго поколения». Вот они:
- акривастин
- цетиризин
- азеластин
- олопатадин
- лоратадин
- кетотифен
- рупатадин
- мизоластин
- эбастин
- биластин
- бепотастин
- терфенадин
- хифенадин
- левокабастин
- астемизол
Препараты второго поколения не вызывали сонливости в стандартной дозе (а некоторые — даже при значительном её повышении), при этом таблетки хватало на целый день. Но некоторые из них плохо действовали на сердце. У астемизола и терфенадина этот эффект был настолько выражен, что во многих странах их сняли с продажи.
Ещё через несколько лет учёные получили производные (метаболиты и стереоизомеры) препаратов второго поколения, которые, по словам производителей, были более эффективными, не вызывали сонливости и не вредили сердцу. Вот эти лекарства:
- левоцетиризин (торговые наименования «Ксизал», «Гленцет», «Супрастинекс», «Цезера», «Эльцет», «Зодак Экспресс»)
- дезлоратадин («Дезал», «Лоратек», «Лордестин», «Эриус», «Неокларитин»)
- фексофенадин («Аллегра», «Телфаст», «Фексофаст», «Фексадин», «Фексофен»)
Некоторые называли эти вещества «препаратами третьего поколения». Исследователи начали горячо спорить о том, к какому поколению они относятся и на каком, собственно, основании. Чтобы положить конец дискуссиям, в начале 2000-х Британское общество аллергологов и врачей-иммунологов инициировало создание Консенсуса по антигистаминным препаратам нового поколения (Consensus Group on New Generation Antihistamines). 17 экспертов из Соединённого королевства, Италии, Канады, США и Японии определили критерии, которым должны соответствовать препараты третьего поколения:
Исследователи начали горячо спорить о том, к какому поколению они относятся и на каком, собственно, основании. Чтобы положить конец дискуссиям, в начале 2000-х Британское общество аллергологов и врачей-иммунологов инициировало создание Консенсуса по антигистаминным препаратам нового поколения (Consensus Group on New Generation Antihistamines). 17 экспертов из Соединённого королевства, Италии, Канады, США и Японии определили критерии, которым должны соответствовать препараты третьего поколения:
- отсутствие кардиотоксичности;
- отсутствие взаимодействия с другими препаратами;
- отсутствие влияния на ЦНС.
Специалисты проанализировали данные опубликованных клинических исследований и пришли к выводу, что «препаратом третьего поколения» не может называться ни одно из существующих лекарств. Тем не менее, в некоторых научных работах левоцетиризин, дезлоратадин, фексофенадин и норастемизол до сих пор неофициально так величают. Давайте разберёмся, что это за препараты, какие у них побочные действия, кому можно их принимать, а кому не рекомендуется. Всё познаётся в сравнении, поэтому мы оформили данные в виде таблицы — так проще понять, чем лекарства схожи, а чем отличаются:
| Дози | Начинает действо | Макси | Длите | Распро | Кому нельзя | Кому можно, но осторожно | |
|---|---|---|---|---|---|---|---|
| левоцетиризин — изомер цетиризина | 5 мг | 1 час | 0,9 часов | минимум 24 часа | Сонливость, головная боль, головокружение, сухость во рту, утомляемость, слабость, назофарингит, фарингит, боли в животе, тошнота, повышение температуры | Беременным, кормящим матерям, детям до 6 месяцев (и капли, и таблетки), детям до 6 лет (таблетки, капли уже можно), людям с гиперчувствительностью к левоцетиризину, цетиризину, гидроксизину или другим компонентам препарата, терминальной стадией почечной недостаточности и тем, кто проходит гемодиализ | Пожилым пациентам, больным эпилепсией, людям с заболеваниями почек или склонным к возникновению судорог, а также пациентам с повреждением спинного мозга или предстательной железы, необходимо проконсультироваться с врачом; не рекомендуется совмещать лекарство с алкоголем и другими депрессантами |
| дезлоратадин — метаболит лоратадина | 5 мг | 2 часа | 1—3 часа | минимум 24 часа | Головная боль, сухость во рту, утомляемость, расстройство желудка, сонливость, головокружение, боль в мышцах, дисменорея | Беременным, кормящим матерям, детям до 6 месяцев (и сироп, и таблетки), детям до 12 лет (таблетки, сироп уже можно), людям с гиперчувствительностью к дезлоратадину, лоратадину или другим компонентам препарата | Людям с заболеваниями почек необходимо проконсультироваться с врачом |
| фексофенадин — метаболит терфенадина | 120/180 мг | 2 часа | 2,6 часа | 24 часа | Головная боль, головокружение, сонливость, диарея, тошнота, боль в мышцах, кашель | Беременным, кормящим матерям, детям до 12 лет, людям с гиперчувствительностью к одному из компонентов препарата | Пожилым людям, людям с сердечно-сосудистыми заболеваниями (в том числе, в прошлом), а также тем, у кого нарушена работа печени или почек, необходимо проконсультироваться с врачом |
Если кратко суммировать эти данные: идеального чудо-средства не существует, у каждого есть свои достоинства, недостатки и особенности. Самый быстродействующий препарат — левоцетиризин, но он же производит самый сильный седативный эффект. MedlinePlus, сервис национальной медицинской библиотеки США, на который ссылается FDA, предупреждает потребителей: не спешите садиться за руль, приняв левоцетиризин, сначала выясните, как он на вас действует. Самым «бодрым» считается фексофенадин: это лекарство практически не вызывает сонливости, поэтому его рекомендуют пилотам и тем, кому нужна бдительность и быстрота реакции. Зато фексофенадин может похвастаться самой большой дозировкой — 120 или 180 мг, в то время как другим препаратам хватает 5 мг. А кроме того, его нельзя давать детям младше 12 лет: эффективность и безопасность для них в рамках клинических исследований не проверяли. Самым маленьким аллергикам может подойти левоцетиризин или дезлоратадин (принимают в форме сиропа или капель уже через полгода после рождения), но ни одно из лекарств не рекомендуют беременным и кормящим матерям.
Самый быстродействующий препарат — левоцетиризин, но он же производит самый сильный седативный эффект. MedlinePlus, сервис национальной медицинской библиотеки США, на который ссылается FDA, предупреждает потребителей: не спешите садиться за руль, приняв левоцетиризин, сначала выясните, как он на вас действует. Самым «бодрым» считается фексофенадин: это лекарство практически не вызывает сонливости, поэтому его рекомендуют пилотам и тем, кому нужна бдительность и быстрота реакции. Зато фексофенадин может похвастаться самой большой дозировкой — 120 или 180 мг, в то время как другим препаратам хватает 5 мг. А кроме того, его нельзя давать детям младше 12 лет: эффективность и безопасность для них в рамках клинических исследований не проверяли. Самым маленьким аллергикам может подойти левоцетиризин или дезлоратадин (принимают в форме сиропа или капель уже через полгода после рождения), но ни одно из лекарств не рекомендуют беременным и кормящим матерям.
Насколько новые метаболиты и изомеры препаратов второго поколения лучше своих «родителей»? Сложно сказать. Сравнительных клинических испытаний на людях немного, а те, что есть, основаны на маленьких выборках и подчас противоречат друг другу. Терфенадин перестали продавать из-за того, что очень плохо влиял на сердце. Его производное — фексофенадин — практически лишено этого недостатка. А вот дальше начинаются разночтения. Одно исследование утверждает, что новое лекарство подавляет аллергические реакции лучше, чем предшественник — это клиническое испытание спонсировал разработчик фексофенадина, компания Hoechst Marion Roussel. В другой работе сравнивали эффективность нескольких лекарств второго поколения: цетиризина, эбастина, эпинастина, фексофенадина, терфенадина и лоратадина. Выяснилось, что фексофенадин слабее своего предшественника, а лучше всего с аллергией борется цетиризин. Исследование финансировал разработчик цетиризина UCB Pharma.
Работы, в которых сопоставляли эффективность левоцетиризина и цетиризина, показывают, что препараты одинаково действенны или указывают на незначительное преимущество «родительского» вещества. Но нужно учитывать, что левоцетиризин достигает тех же результатов при вдвое меньшей дозе. А вот в том, что касается влияния на центральную нервную систему, новое лекарство, похоже, так и не смогло обогнать предшественника. Учёные проанализировали седативный эффект двух веществ и пришли к выводу, что пациенты, у которых цетиризин вызывает сонливость, вряд ли будут иначе реагировать на его изомер (в этом исследовании выборка тоже была небольшой).
Но нужно учитывать, что левоцетиризин достигает тех же результатов при вдвое меньшей дозе. А вот в том, что касается влияния на центральную нервную систему, новое лекарство, похоже, так и не смогло обогнать предшественника. Учёные проанализировали седативный эффект двух веществ и пришли к выводу, что пациенты, у которых цетиризин вызывает сонливость, вряд ли будут иначе реагировать на его изомер (в этом исследовании выборка тоже была небольшой).
Дезлоратадин, фексофенадин и левоцетиризин нельзя назвать «Антигистаминными препаратами 3.0» — им больше подходит «2+». И всё-таки они вредят сердцу меньше, чем более ранние лекарства второго поколения и не так угнетают ЦНС, как средства из первого. Даже когда участникам клинических испытаний дезлоратадин и левоцетиризин давали в дозах в четыре раза выше нормы, ни у одного из них не появилось настолько серьёзных побочных эффектов, чтобы прекратить лечение. Повторять этот эксперимент на себе не стоит: если вы решили связать свою жизнь с антигистаминными препаратами последнего — второго — поколения, лучше посоветоваться с врачом. Самую достоверную информацию о лекарствах можно найти в официальных инструкциях и Государственном реестре лекарственных средств.
*Внимание! В таблице перечислены не все побочные эффекты! Перед применением любого из препаратов прочтите инструкцию или проконсультируйтесь с врачом (а лучше — и то, и другое).
Как действуют антигистаминные препараты
В современном мире нелегко избежать аллергии. Бороться с ней помогает широкий спектр антигистаминных препаратов. Расскажем, когда они необходимы, все ли они безопасны, и какие есть ограничения в их применении.
Антигистаминные препараты — это лекарства для предотвращения и устранения симптомов аллергических реакций. Важным плюсом таких препаратов можно считать то, что их цена доступна любому. Врачи отмечают, что из-за ухудшения экологической обстановки и ослабленного иммунитета все больше людей страдает аллергией в обычных бытовых условиях. Иногда напасть принимает серьезные формы, укладывая человека в постель на несколько дней. Особенно подвержены аллергии дети. Как же возникает аллергия и чем она опасна.
Иногда напасть принимает серьезные формы, укладывая человека в постель на несколько дней. Особенно подвержены аллергии дети. Как же возникает аллергия и чем она опасна.
С чем борются антигистаминные препараты
Все начинается с того, что в организм попадает некое вещество — аллерген. Это может быть после укуса клеща, вдыхания пыльцы, прикосновения к листьям враждебного растения или другими способами. Аллергические реакции могут появляется в течение 15–20 минут после контакта с возбудителем, а могут развивается через сутки-двое после воздействия аллергена. Вот от кого стоит ждать опасностей:
— химические вещества (красители, масла, смолы)
— бытовые раздражители (пыль, клещи)
— домашние животные (слюна, моча, шерсть и перхоть)
— пыльца трав и деревьев
— жалящие насекомые
— грибковые микроорганизмы, попадающие с пищей или воздушным путем
— лекарства
— вещества, содержащиеся в морепродуктах, меде, коровьем молоке и некоторых других продуктах.
Почему нельзя не обращать внимания на аллергию
Под действием аллергена в человеческом организме вырабатываются определенные биологически активные вещества, которые приводят к развитию аллергического воспаления. Веществ этих несколько десятков, но наиболее активным из них является гистамин. У здорового человека гистамин находится в неактивном состоянии внутри совершенно определенных клеток. При контакте с аллергеном гистамин высвобождается, активизирует антитела, атакующие собственные клетки организма, что приводит к возникновению симптомов аллергии.
Аллергические симптомы:
—отеки
— покраснения, сыпи
— кашель или насморк
— снижение артериального давления
— низкая температура тела
— судороги
— нарушение дыхательного ритма, спазм бронхов
— расстройство деятельности сердца;
— потеря сознания.
В дальнейшем эти симптомы могут жить своей жизнью, и тяжесть протекания заболеваний вроде ОРВИ зависит больше от иммунитета больного, чем от эффективности устранения последствий аллергии. Очевидно, чем больше в организме свободного гистамина, тем сильнее зуд или кашель. То, сколько этого вещества освобождается, определяется только силой первичной аллергической реакции. Но уже высвободившийся гистамин можно нейтрализовать, связав его с помощью химических препаратов и превратив в безопасное вещество. Именно такие препараты и объединены в группу антигистаминных лекарственных средств.
Очевидно, чем больше в организме свободного гистамина, тем сильнее зуд или кашель. То, сколько этого вещества освобождается, определяется только силой первичной аллергической реакции. Но уже высвободившийся гистамин можно нейтрализовать, связав его с помощью химических препаратов и превратив в безопасное вещество. Именно такие препараты и объединены в группу антигистаминных лекарственных средств.
Профилактический эффект любых антигистаминных препаратов не всегда выражен достаточно сильно, чтобы даже при их приеме гарантировано избежать аллергии. Так что если вам известно конкретное вещество, вызывающее именно у вас или у вашего ребенка аллергию, то не нужно гладить кошку, предварительно проглотив таблетку супрастина. О глажении кошек стоит вообще забыть. Но если избежать контакта невозможно, например, в случае с пыльцой деревьев, использование антигистаминных препаратов вполне уместно.
Какие бывают антигистаминные препараты
Различают несколько поколений по времени появления. К лекарствам 1-го поколения относятся димедрол, дипразин, супрастин, тавегил, диазолин и фенкарол. Все эти лекарства применяются уже много лет в форме таблеток, капсул или сиропов. В тяжелых случаях используются и инъекции.
Минус всех этих средств в том, что они обладают выраженным (кроме диазолина и фенкарола) успокаивающим и даже снотворным эффектами, порой вызывают головокружение и заторможенность реакций. Поэтому после принятия, например, супрастина или тавегила нельзя садиться за руль и не стоит ждать подъема трудоспособности. К тому же отдельные антигистаминные препараты 1-го поколения могут сами вызывать аллергическую реакцию.
Антигистаминные препараты второго поколения во многом превосходят предшественников. Они не вызывают привыкания и сонливости, принимаются раз в сутки, не адсорбируются с продуктами питания в ЖКТ. К таким лекарствам относятся кларидол (кларисенс), кларотадин, кларитин, рупафин, ломилан, лорагексал, зиртек, кестин.
Антигистаминные препараты нового третьего поколения — это уже пробиотики. Попадая в организм, они из исходной формы преобразуются в активные продукты распада, которые и дают лечебный эффект. Они не имеют седативного эффекта и совершенно безопасны для сердца. К подобным препаратам относятся гисманал, трексил, телфаст, фексодин, фексофаст, левоцетиризин, ксизал, эриус, дезал.
Попадая в организм, они из исходной формы преобразуются в активные продукты распада, которые и дают лечебный эффект. Они не имеют седативного эффекта и совершенно безопасны для сердца. К подобным препаратам относятся гисманал, трексил, телфаст, фексодин, фексофаст, левоцетиризин, ксизал, эриус, дезал.
Часто можно услышать от создателей рекламы об антигистаминных препаратах четвертого поколения. Знайте, что рекламный трюк. Такой фармакологической группы не существует, хотя маркетологи относят к ней не только вновь созданные препараты, но и лекарства второго поколения.
О чем не стоит забывать
Важное свойство антигистаминных препаратов состоит в том, что они способны усиливать действие других лекарств. Врачи часто используют это для усиления эффекта жаропонижающих и обезболивающих средств. Любые лекарства, действующие на центральную нервную систему в сочетании с антигистаминными препаратами, становятся намного активнее, так что легко может возникнуть передозировка вплоть до потери сознания. В сочетании с алкоголем антигистаминные препараты ведут себя совершенно непредсказуемо: человек может глубоко уснуть, а может и впасть в буйство.
Стоит помнить, что большинство антигистаминных препаратов высушивают слизистые оболочки. Отсюда сухость во рту. Некоторые лекарства обладают способностью делать более вязкой мокроту в легких, об этом стоит помнить даже при ОРВИ. Гистамин, помимо аллергических проявлений, усиливает также секрецию желудочного сока. Поэтому некоторые препараты активно используются для лечения гастритов с повышенной кислотностью, язвенной болезни желудка и двенадцатиперстной кишки.
Эффект от антигистаминных препаратов сходен, но чаще всего каждому пациенту оптимально подходит совершенно определенный препарат. Его подбор — задача лечащего врача. Без консультации с доктором не стоит использовать эти сильнодействующие лекарства даже в профилактических целях.
Аптечка на море с ребенком — список лекарств в отпуск с детьми
Содержание
Собираясь в отпуск, многие мамы задумываются, какие лекарства взять. Аптечку в дорогу нужно собрать правильно, чтобы предусмотреть разные ситуации. Набор средств и лекарств позволит в случае необходимости оказать малышу первую медицинскую помощь.
Аптечку в дорогу нужно собрать правильно, чтобы предусмотреть разные ситуации. Набор средств и лекарств позволит в случае необходимости оказать малышу первую медицинскую помощь.
Самое необходимое
В список средств для аптечки на море с ребенком входят:
- солнцезащитные кремы и спреи, средства для лечения солнечных ожогов;
- жаропонижающие и болеутоляющие;
- противоаллергические средства;
- антибиотики;
- противопростудные препараты;
- лекарства от кишечных расстройств;
- средства для лечения травм и ушибов.
Защита от солнца
Детская аптечка в отпуск обязательно должна включать крем от солнца с высокой степенью защиты – SPF 40-50 от лучей А, В. Такими средствами пользуются первые 3-5 дней, далее можно наносить крем с фактором SPF 15-20. Желательно, чтобы в состав входил витамин Е, тогда защита будет на высоком уровне.
Средство наносят каждые 2 часа и после купания. Несмотря на использование защиты, на солнце не рекомендуется находиться в период с 11 до 16 часов. Если нежная кожа малыша обгорела, нанесите «Пантенол», обладающий ранозаживляющим и противомикробным действием. Удобно пользоваться спреем, это менее болезненно.
Жаропонижающие и болеутоляющие
В аптечку нужно положить «Парацетамол» или «Найз». Их можно использовать при головной боли и сбивать температуру. «Парацетамол» разрешен малышам с рождения, «Найз» – с 2-х лет. Можно использовать гомеопатическое болеутоляющее и жаропонижающее средство «Вибуркол», которое подходит детям с рождения. Мамы берут с собой в отпуск сиропы и свечи «Панадол» и «Нурофен».
Антибиотики
При сборе аптечки следует взять с собой антибиотик, который ребенок уже принимал с положительным эффектом. Если малышу выписывали «Супракс», «Флемоклав», «Сумамед», то возьмите то, что ранее назначал врач. При проблемах со здоровьем лучше сразу обратиться к врачу, антибиотик без консультации со специалистом используют только в крайних случаях и в дозировках, которые раньше выписывал доктор.
При проблемах со здоровьем лучше сразу обратиться к врачу, антибиотик без консультации со специалистом используют только в крайних случаях и в дозировках, которые раньше выписывал доктор.
От кишечной инфекции
На случай расстройства желудка лучше взять с собой такие препараты, как:
- «Смекта» – выводит токсины, эффективна при поносе и рвоте. Средство можно принимать с рождения. Достаточно растворить порошок в воде в соответствии с инструкцией.
- «Энтерофурил» – препарат против микробов, борющийся с кишечной инфекцией. Разрешен детям от 2 лет.
- «Регидрон» – восполняет потери солей и жидкости при поносе и рвоте. Продается в пакетиках, которые разводят по инструкции.
«Но-шпу» и «Папаверин» детям давать опасно, они снимают приступы острой боли, когда нужно срочное обращение к врачу. При острой боли необходимо исключить аппендицит и острые заболевания, симптоматику снимать опасно.
Против аллергии
Необходимо положить в аптечку мазь от аллергии, которая поможет при укусах насекомых и солнечных ожогах. Малышам подойдут «Псило-бальзам» и «Фенистил гель», детям постарше рекомендуют гидрокортизоновую мазь. Для приема внутрь берут «Зодак», «Зиртек», «Супрастин».
От простуды
В дорожную аптечку складывают противокашлевые средства. Лучше взять не в сиропе, а леденцы или таблетки «Доктор Мом», «Лазолван», «Амброксол». От боли в горле детям и взрослым поможет «Лизобакт», «Стрепсилс», аэрозоль «Ингалипт». Для лечения насморка положите «Фармазолин», «Назол».
От травм и ушибов
Ссадин и ушибов не избежать, если ребенок активный и любознательный. Для оказания первой медицинской помощи потребуются:
- перекись водорода, йод или зеленка;
- вата, бинты, кровоостанавливающие салфетки, бактерицидный пластырь;
-
мази «Троксевазин» и «Спасатель».

Средства на разные случаи
Всегда нужно иметь антисептические средства: йод, зеленку. Удобна упаковка в виде фломастера, можно не опасаться, что средство растечется в сумке.
- Гнойничковые инфекции – на отдыхе из-за грязных рук возникают небольшие воспаления, которые нужно обработать мазью с антибиотиком – «Левомиколем» или «Тридермом».
- Отиты – появляются довольно часто при купании в море из-за оставшейся в ушах воды. На этот случай лучше иметь в аптечке «Отипакс», «Отинум», «Софрадекс».
- Конъюнктивит – при воспалении глаз поможет «Левомицетин» 0,25%.
- Укачивание – если ребенка укачивает, лучше иметь с собой «Драмину» или «Авиа-море».
- Боли в мышцах – когда продуло на сквозняке и не повернуть шею. В такой ситуации поможет «Фастум-Гель».
- От комаров и мошек – если в месте отдыха много насекомых, лучше иметь с собой «Москитол», «Раптор», «Рейд».
Рекомендации
Старайтесь для аптечки выбирать средства, которые герметично закрыты. Йод и зеленку можно купить в виде карандаша, от кашля удобно пользоваться не сиропами (только для малышей), а спреями. Возьмите с собой салфетки в удобной упаковке. Ректальные свечи могут растаять, поэтому отдавайте предпочтение лекарствам в таблетках или суспензиям.
Лучше собрать две аптечки. В ту, которая будет под рукой, следует положить: перекись водорода, йод, пластырь, бинт, вату, средство от укачивания. В основную сложите препараты от жара, боли, кишечных расстройств и солнцезащитные средства, градусник тоже лучше убрать подальше.
Будьте осторожны с антигистаминными препаратами и детьми
Антигистаминные препараты — старые резервы для лечения аллергии. Они также содержатся в некоторых продуктах от кашля и простуды, которые содержат более одного активного ингредиента. Однако, если вы думаете о том, чтобы дать ребенку антигистаминные препараты, будьте осторожны. Легко случайно дать ребенку слишком много этих препаратов, и это может быть вредно. Вот что вам нужно знать об антигистаминных препаратах и детях.
Однако, если вы думаете о том, чтобы дать ребенку антигистаминные препараты, будьте осторожны. Легко случайно дать ребенку слишком много этих препаратов, и это может быть вредно. Вот что вам нужно знать об антигистаминных препаратах и детях.
Антигистаминные препараты в двух словах
Антигистаминные препараты помогают облегчить симптомы аллергии, такие как зуд, чихание и насморк. Они продаются как без рецепта, так и по рецепту. Многие имена могут быть знакомы:
Безрецептурные антигистаминные препараты (пероральные)
Цетиризин: Зиртек
Хлорфенирамин: Хлор-Триметон
Дифенгидрамин: Бенадрил
Фексофенадин: Аллегра
Лоратадин
Лоратадин для перорального приема
дезлоратадин: Clarinex
Антигистаминные препараты, отпускаемые по рецепту (назальные)
Слишком много антигистаминных препаратов может вызвать чрезмерную сонливость как побочный эффект.Дети могут быть особенно уязвимы перед этой проблемой. Иногда антигистаминные препараты могут иметь противоположный эффект, вызывая возбуждение. И хотя это случается редко, прием слишком большого количества антигистаминов также может вызвать проблемы с дыханием, что приведет к снижению содержания кислорода или увеличению содержания углекислого газа в крови.
Всегда внимательно читайте этикетку на безрецептурном лекарстве. Тот факт, что продукт предназначен для детей, не означает, что он безопасен для всех ситуаций и возрастов. Убедитесь, что вы не даете больше рекомендованной дозы.
Когда ваш ребенок принимает антигистаминные препараты по рецепту, прочтите вкладыш в упаковку для пациента или информационный лист для потребителей, который прилагается к нему. Если у вас есть вопросы, обратитесь к педиатру или фармацевту.
Если у вас есть вопросы, обратитесь к педиатру или фармацевту.
Иногда родители дают средство от кашля и простуды ребенку, который уже принимает антигистаминные препараты от аллергии. Они могут не осознавать, что некоторые средства от кашля и простуды содержат в качестве одного из ингредиентов антигистаминные препараты. В этом случае ребенок может принять двойную рекомендуемую дозу антигистамина, увеличивая риск возникновения проблем.
Чтобы избежать этой ошибки, всегда проверяйте состав продуктов от кашля и простуды. Кроме того, ведите письменный журнал всех лекарств, которые вы даете своему ребенку, как безрецептурных, так и по рецепту, с указанием активных ингредиентов. Если вы думаете о том, чтобы давать более одного лекарства за раз, сначала спросите своего педиатра о возможных взаимодействиях.
Не давайте их младенцам
Младенцы наиболее уязвимы перед случайной передозировкой антигистаминных препаратов.В некоторых случаях это даже привело к смерти. Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) предостерегает родителей от того, чтобы не давать младенцам или малышам младше 2 лет продукты от кашля и простуды, содержащие антигистаминные препараты, за исключением случаев, когда это рекомендовано врачом.
Спросите своего педиатра о немедикаментозных методах лечения, которые могут помочь вашему малышу при кашле или простуде почувствовать себя лучше. Варианты включают прохладный увлажнитель воздуха, солевые капли для носа и назальное отсасывание.
Нельзя быть слишком осторожным в вопросах безопасности ребенка.Антигистаминные препараты могут быть одними из самых известных и часто полезных лекарств на полках аптек. Но они по-прежнему являются серьезным лекарством, поэтому обращайтесь с ними осторожно.
Антигистаминные препараты часто используются для лечения аллергии.
 Они также содержатся в некоторых продуктах от кашля и простуды, которые содержат более одного активного ингредиента.
Они также содержатся в некоторых продуктах от кашля и простуды, которые содержат более одного активного ингредиента.Будьте осторожны, давая ребенку антигистаминные препараты. Легко случайно дать ребенку слишком много этих препаратов, и это может быть вредно.
- Чтобы не давать ребенку слишком много антигистаминных препаратов, всегда проверяйте состав продуктов от кашля и простуды. Кроме того, ведите письменный журнал всех лекарств, которые вы даете своему ребенку, как безрецептурных, так и по рецепту, с указанием активных ингредиентов.
Аллергологи считают, что Бенадрил для детей небезопасен и неэффективен
Аллергологи годами говорят, что новые антигистаминные препараты безопаснее, но от старых привычек трудно избавиться.
Многим молодым родителям дают советы от других родителей или даже врачей иметь под рукой бутылочку Бенадрила для детей на случай аллергической реакции .
Но, по мнению аллергологов, это лекарство вообще не следует использовать для лечения таких симптомов аллергии, как зуд в глазах, чихание или крапивница, потому что оно и другие антигистаминные препараты «первого поколения» представляют ненужный риск для здоровья вашего ребенка.
«Эти лекарства обладают значительными побочными эффектами», — объясняет Дуг Мак, педиатр-аллерголог из Берлингтона, Онтарио, доцент клинического профессора Университета Макмастера, который также является членом правления Канадского общества аллергии и иммунологии.Эта группа опубликовала 1 октября 2019 года заявление относительно Бенадрила (дифенгидрамин) и других старых антигистаминных препаратов, таких как Атаракс (гидроксизин) и хлорфенирамин (содержится в некоторых безрецептурных детских средствах от кашля и простуды ), повторяя эту рекомендацию (которая На самом деле аллергологи уже много лет делают менее формальные) и излагают научные доказательства, лежащие в основе этого.
Что случилось с Бенадрилом?
Побочные эффекты Бенадрила и других антигистаминных препаратов первого поколения включают ухудшение успеваемости в школе у детей, которые регулярно используют его при сезонных аллергиях, сонливости, возбуждении, галлюцинациях и — в редких случаях — судорогах и даже смерти. Например, согласно исследованию, основанному на данных 2003 года в США, «было шесть сообщений о смертельных исходах (среди детей), связанных с применением антигистаминных препаратов первого поколения», — говорит Мак. Когда это лекарство было выпущено еще в 1940-х годах, «у нас не было таких же стандартов безопасности или требований до того, как отпускаемые без рецепта лекарства были лицензированы для использования», — добавляет он. И все же в Канаде препарат легко продается без рецепта, и, согласно онлайн-опросам врачей и фармацевтов, Бенадрил был наиболее рекомендуемым антигистаминным средством для детей в последние семь лет.
Например, согласно исследованию, основанному на данных 2003 года в США, «было шесть сообщений о смертельных исходах (среди детей), связанных с применением антигистаминных препаратов первого поколения», — говорит Мак. Когда это лекарство было выпущено еще в 1940-х годах, «у нас не было таких же стандартов безопасности или требований до того, как отпускаемые без рецепта лекарства были лицензированы для использования», — добавляет он. И все же в Канаде препарат легко продается без рецепта, и, согласно онлайн-опросам врачей и фармацевтов, Бенадрил был наиболее рекомендуемым антигистаминным средством для детей в последние семь лет.
Новые, лучшие антигистаминные препараты
8 лекарств, которые нельзя давать ребенку. Мак и другие аллергологи утверждают, что новые антигистаминные препараты, в том числе цетиризин (Реактин), лоратадин (Кларитин), фексофенадин (Аллегра) и дезлоратидин (Эриус), на самом деле намного безопаснее. (Все эти бренды предлагают версии для детей.) Фактически, продукты с торговой маркой Benadryl, продаваемые за пределами США и Канады, на самом деле содержат цетиризин, а не дифенгидрамин.
Более того, исследования также показали, что эти препараты второго и третьего поколения «действительно работают лучше», — объясняет Мак.«Они действуют дольше, действуют быстрее и не вызывают такой же седативный эффект, как у антигистаминных препаратов первого поколения». (Один недостаток: они стоят немного дороже, но вы можете получить более дешевые универсальные версии.)
Бенадрил для анафилактических реакций
Но, конечно, Бенадрил — хорошее лекарство для лечения потенциально опасных для жизни реакций из-за пищевой аллергии и укусов насекомых , верно?
Вообще-то нет, — говорит Мак. «Никогда не было продемонстрировано, что антигистаминные препараты улучшают исходы при анафилаксии», — подчеркивает Мак.«Единственным проверенным средством от анафилаксии является адреналин или EpiPen. Людей убаюкивает ложное чувство безопасности, полагая, что антигистаминные препараты предотвратят усугубление аллергической реакции — но этого не происходит », — говорит он.
Бенадрил и другие седативные антигистаминные препараты действительно могут затруднить оценку серьезности ситуации. «Один из маркеров обострения аллергической реакции — сонливость», — объясняет Мак. Это означает, что если вы дадите Бенадрил, и ваш ребенок начнет клевать носом, у медицинского персонала не останется другого выбора, кроме как действовать так, как будто его жизнь находится в неминуемой опасности, что может быть травмирующим для всех.Кроме того, когда Бенадрил назначается в качестве «выжидательного» лекарства, он задерживает введение адреналина, что было связано с более серьезными реакциями.
Хотя антигистаминные препараты все еще могут использоваться в отделениях неотложной помощи больниц, чтобы помочь справиться с менее чем серьезными симптомами , такими как зуд и крапивница, «ряд больниц в этом районе, включая McMaster, исключили Бенадрил из своего плана действий по анафилаксии», — говорит Мак. Точно так же организации, такие как BC Center for Disease Control, больше не рекомендуют Бенадрил как часть первой линии лечения анафилаксии за пределами больницы.
Хотя некоторые пациенты и медицинские работники могут настаивать на применении Бенадрила, потому что это то, что они всегда использовали, это не сильно отличается от применения аспирина (ацетилсалициловой кислоты) для лечения лихорадки вашего ребенка . (Теперь это запрещено, потому что у детей это связано с редким, но потенциально смертельным заболеванием, называемым синдромом Рея.)
«Зачем вам использовать что-то такое старое, небезопасное или особенно эффективное?» — спрашивает Мак.
Несмотря на то, что аллергологов твердят это сообщение годами, оно еще не достигло многих врачей, фармацевтов и родителей.Мак говорит, что каждый день видит родителей, которые удивляются, узнав, что Бенадрил не рекомендуется. «От старых привычек трудно избавиться, но, надеюсь, это изменит мышление людей», — говорит он. «Сегодня у меня был ребенок, который сказал своей маме, я слышал в новостях, что с Бенадрилом не все в порядке».
Подробнее:
Можно ли давать детям Гравол или Бенадрил, чтобы они спали в самолете?
Ваш путеводитель по жизни после диагностики пищевой аллергии
Безопасен ли Бенадрил для младенцев? Риски и дозировки
Врачи и педиатры обычно не рекомендуют продукты Benadryl для младенцев или младенцев.Однако в некоторых случаях они будут рекомендовать контролируемое использование Бенадрила младенцам младше 2 лет.
Бенадрил — лекарство, используемое для облегчения симптомов аллергии, включая чихание, зуд и кожную сыпь.
Бенадрил доступен в нескольких формах, некоторые из которых содержат дозы, подходящие для детей в возрасте от 6 лет и старше. В Соединенных Штатах нет специальных продуктов для младенцев, младенцев или детей в возрасте до 6 лет.
Однако есть некоторые составы, такие как кремы, гели и спреи, которые подходят для младенцев в возрасте от 2 лет. и более.
Продолжайте читать, чтобы получить дополнительную информацию о безопасности и рисках введения Бенадрила младенцам.
Поделиться на PinterestАнтигистаминные препараты вызывают серьезные побочные эффекты у детей младше 2 лет.Безрецептурные продукты Benadryl подходят только для некоторых возрастных групп:
- Benadryl, как правило, небезопасно давать детям младше 2 лет в домашних условиях.
- Иногда люди могут безопасно давать младенцам в возрасте от 2 до 5 малых доз Бенадрила, но только после того, как врач посоветует им это сделать.
- Специально для детей Benadryl доступен для детей в возрасте от 6 лет и старше.
Однако врач или педиатр может порекомендовать давать Бенадрил очень маленьким детям при определенных состояниях, таких как аллергическая реакция. Важно следовать указаниям врача и рекомендациям по дозировке.
Использование Бенадрила
Активным ингредиентом Бенадрила является антигистаминный препарат под названием дифенгидрамин. Этот ингредиент также содержится во многих продуктах от кашля и простуды.
Этот ингредиент также содержится во многих продуктах от кашля и простуды.
По данным Управления по контролю за продуктами и лекарствами США (FDA), продукты от кашля и простуды, содержащие противоотечные или антигистаминные препараты, такие как дифенгидрамин, могут вызывать серьезные и потенциально смертельные побочные эффекты у детей в возрасте до 2 лет, включая судороги и учащенное сердцебиение.
Врачи или педиатры никогда не рекомендуют давать маленьким детям продукт, содержащий Бенадрил, от кашля или простуды, хотя они могут порекомендовать его при аллергической реакции.
Эти продукты от кашля и простуды не очень помогают и могут вызвать потенциально опасные побочные эффекты.
Если ваш ребенок простудился, подумайте об использовании других методов для облегчения симптомов.
Бенадрил может вызывать сонливость у детей, но лица, осуществляющие уход, никогда не должны использовать Бенадрил, чтобы вызвать сонливость у ребенка.
Продукция Benadryl для детей
Существует множество лекарств от аллергии Benadryl, разработанных для детей в возрасте от 6 лет и старше.
Продукция включает детскую жидкость для аллергии Benadryl, не содержащую красителей, жидкость для аллергиков Benadryl Plus для детей, жевательные таблетки Benadryl для детей и жидкость для аллергии Benadryl для детей.Обычно их безопасно давать детям в возрасте от 6 лет.
Никогда не давайте детям лекарства, в том числе Бенадрил, предназначенные для взрослых. Дозировки в лекарствах для взрослых выше, чем в детских, поэтому введение взрослых доз для детей может привести к передозировке.
Обычно детям в возрасте от 12 лет безопасно принимать взрослые продукты Benadryl, но всегда проверяйте указания на этикетках.
Подходящая дозировка для детей зависит от их возраста и типа необходимого лекарства.Врачи или педиатры часто рекомендуют определенные дозы для ребенка в зависимости от его веса.
Каждый детский продукт Benadryl имеет разную рекомендуемую дозировку, поэтому всегда следуйте инструкциям на этикетке упаковки. См. Рекомендации по дозировке Benadryl для получения информации о рекомендуемых дозировках для разного возраста.
См. Рекомендации по дозировке Benadryl для получения информации о рекомендуемых дозировках для разного возраста.
Например, в рекомендациях по дозировке Benadryl указаны следующие рекомендуемые дозы для детской аллергической жидкости Benadryl, не содержащей красителей:
| Возраст | Дозировка |
| До 2 лет | Не использовать |
| 2 | Не используйте без указания врача |
| 6–11 | 1 или 2 чайные ложки (5–10 мл) каждые 4-6 часов |
Всегда следуйте инструкциям на вкладыше в упаковке или рекомендациям врача при даче лекарства детям.
Если ребенок употребляет больше лекарств, чем рекомендовано, немедленно обратитесь к врачу или в отделение неотложной помощи.
Поделиться на PinterestАнтигистаминные препараты вызывают серьезные побочные эффекты у детей младше 2 лет.FDA предупреждает о серьезных и потенциально смертельных побочных эффектах у детей младше 2 лет, которые потребляют такие продукты, как Бенадрил, содержащие антигистаминные препараты.
Из-за этого риска лица, осуществляющие уход, никогда не должны давать дома Benadryl детям младше 2 лет.
Другие возможные побочные эффекты Бенадрила, которые могут возникнуть в любом возрасте, включают:
Бенадрил обычно небезопасен для детей младше 2 лет.
Людям не следует давать младенцам или очень маленьким детям продукты от кашля и простуды, особенно те, которые содержат дифенгидрамин.
Бенадрил — эффективное лекарство от симптомов аллергии или простуды. Однако это может вызвать побочные эффекты.
Люди должны использовать Benadryl только в соответствии с рекомендациями на этикетке и в условиях разрешенного использования, как указано на этикетке.
Люди не должны использовать Бенадрил, чтобы помочь детям заснуть, или использовать его не по назначению.
Чтобы убедиться, что лекарство безопасно для детей, всегда спрашивайте врача заранее и соблюдайте следующие общие правила:
- Никогда не превышайте дозу, рекомендованную на этикетке для конкретного возраста или веса ребенка
- всегда следуйте указаниям врача рекомендации о том, сколько и как часто давать ребенку
- Избегайте одновременного приема других лекарств, если это не рекомендует врач
Дети и седативные антигистаминные препараты
Опубликовано: март 2013 г.
Детские и седативные антигистаминные препараты
Обновление предписания 34 (1): 11-12
Март 2013
Ключевые сообщения
- Седативные антигистаминные препараты детям меньше противопоказаны старше двух лет по всем показаниям
- Седативные антигистаминные препараты детям меньше противопоказаны старше шести лет при симптомах кашля и простуды.
- Побочные эффекты седативных антигистаминных препаратов включают седативный эффект, головокружение и нарушение координации движений, а при передозировке может вызвать респираторные депрессия, кома и смерть.
- Детям с кашлем и простудой следует давать много жидкости. и отдыхай.
Лицам, назначающим лекарства, напоминают, что антигистаминные препараты «первого поколения» или «седативные»
противопоказаны к применению:
- у детей до двух лет по всем показаниям
- у детей в возрасте до шести лет при кашле и простуде.
Группа проверки кашля и простуды совместно с Medsafe ранее не нашли доказательств в поддержку использования седативных антигистаминных препаратов при лечении симптомы простуды у детей 1 .
Это напоминание следует за отчетом, полученным Центром нежелательных реакций. Мониторинг (CARM) трехлетнего ребенка, которому давали хлорфенамин для инфекции нижних дыхательных путей и испытал серьезный неврологический беспорядок.К счастью, ребенок в конце концов выздоровел без каких-либо усилий. вредные эффекты.
Седативные антигистаминные препараты обладают способностью преодолевать гематоэнцефалический барьер, способность связываться с негистаминовыми рецепторами и иметь меньшую селективность для периферических или центральных h2-рецепторов 2 . Следовательно, седативные антигистаминные препараты, как правило, вызывают больше побочных реакций, чем вторые поколения ‘или’ неседативные ‘антигистаминные препараты 2 .
Наиболее частыми побочными эффектами седативных антигистаминных препаратов являются седативный эффект,
головокружение и нарушение координации движений. Однако парадоксальная стимуляция начиная от
может возникнуть возбуждение вплоть до тремора, галлюцинаций и судорог.
Чрезмерные дозы у детей привели к угнетению дыхания, коме и
смерть 3,4 .
Однако парадоксальная стимуляция начиная от
может возникнуть возбуждение вплоть до тремора, галлюцинаций и судорог.
Чрезмерные дозы у детей привели к угнетению дыхания, коме и
смерть 3,4 .
С приближением зимы важно отметить, что при кашле и простуде часто являются самоограничивающими состояниями и могут не требовать фармакологического вмешательства 5 . Симптоматические меры, такие как увеличение жидкости, обеспечение того, чтобы дети достаточный отдых и уменьшение распространения вируса (в том числе обычная рука стирка) следует практиковать.Для детей, нуждающихся в антигистаминных препаратах для аллергия, неседативный антигистаминный препарат, такой как лоратадин или цетиризин является предпочтительным.
Список литературы
- Medsafe. 2009. Применение лекарств от кашля и простуды у детей. — Новый совет . URL. www.medsafe.govt.nz/hot/alerts/coughandcold/infooct2009.asp (по состоянию на 5 февраля 2013 г.).
- Тен Эйк А.П., Блумер Дж.Л., Рид М.Д. 2001. Безопасность антигистаминных препаратов. у детей. Безопасность лекарств 24 (2): 119-47.
- Санофи-Авентис НЗ Лимитед. 2009. Прометазин Винтроп лист данных 31 января 2013 г. URL: www.medsafe.govt.nz/profs/Datasheet/p/PromethazineWinthropElixir.pdf (по состоянию на 31 января 2013 г.).
- Дуглас Фармасьютикалс Лтд. 2009 г. Лист технических данных Гистафен . 8 сентября 2009 г. URL: www.medsafe.govt.nz/profs/Datasheet/h/Histafenelixir.pdf (по состоянию на 31 января 2013 г.).
- BPAC.2010. Действуют ли препараты от кашля и простуды у детей? Best Practice Journal 29: 32-39.
Обновленная информация по антигистаминному лечению хронической крапивницы у детей
Zuberbier T., Asero R, Bindslev-Jensen C, Canonica GW, Church MK, Gimenez-Arnau A, et al. EAACI / GA 2 Руководство LEN / EDF / WAO: определение, классификация и диагностика крапивницы. Аллергия. 2009; 64: 1417–26.
Аллергия. 2009; 64: 1417–26.
CAS PubMed Статья Google Scholar
Цакок Т., Дю Туа Дж., Флор С. Детская крапивница. Immunol Allergy Clin N Am. 2014; 34: 117–39. Обзор лечения крапивницы у детей, основанный на систематическом поиске литературы в Интернете.
Артикул Google Scholar
Marrouche N, Grattan C. Детская крапивница. Curr Opin Allergy Clin Immunol. 2012; 12: 485–90.
CAS PubMed Статья Google Scholar
Чёрч М.К., Веллер К., Сток П., Маурер М. Хроническая спонтанная крапивница у детей: зуд к пониманию. Pediatr Allergy Immunol. 2011; 22: 1–8. Обзор хронической спонтанной крапивницы у детей, ее основных причин, сопутствующих заболеваний и течения, а также большей безопасности антигистаминных препаратов второго поколения для детей.
PubMed Статья Google Scholar
Каффарелли С., Кардинале Ф., Паравати Ф., Аньелли Р., Барбери С., Беллони Фортина А. и др.Orticaria cronica in età pediatrica. Площадь Педиатр. 2010; 11: 5–26.
Google Scholar
Зителли КБ, Кордоро КМ. Доказательная оценка и лечение хронической крапивницы у детей. Pediatr Dermatol. 2011; 28: 629–39. Обзор хронической крапивницы у детей с научно-обоснованным подходом.
PubMed Статья Google Scholar
Bruske I, Standl M, Weidinger S, Klumper C., Hoffmann B., Schaaf B., et al.Эпидемиология крапивницы у младенцев и детей раннего возраста в Германии — результаты немецких когортных исследований LISAplus и GINIplus. Pediatr Allergy Immunol. 2014; 25: 36–42. Одна из немногих статей по эпидемиологии крапивницы у детей.
CAS PubMed Статья Google Scholar
Khakoo G, Sofianou-Katsoulis A, Perkin MR, Lack G. Клинические особенности и естественное течение физической крапивницы у детей.Pediatr Allergy Immunol. 2008. 19: 363–6.
PubMed Статья Google Scholar
Хирагун М., Хирагун Т., Михара С., Акита Т., Танака Дж., Хидэ М. Прогноз хронической спонтанной крапивницы у 117 пациентов, не контролируемых стандартной дозой антигистаминных препаратов. Аллергия. 2013; 68: 229–35.
CAS PubMed Статья Google Scholar
Сахинер У.М., Чивелек Э., Тунцер А., Толга Явуз С., Карабулут Э., Сакесен С. и др.Хроническая крапивница: этиология и естественное течение у детей. Int Arch Allergy Immunol. 2011; 156: 224–30.
Артикул Google Scholar
Каффарелли С., Куомо Б., Кардинале Ф, Барбери С., Повеси Даскола С., Агостинис Ф. и др. Этиологические факторы, связанные с хронической крапивницей у детей: систематический обзор. Acta Derm Venereol. 2013; 93: 268–72.
PubMed Статья Google Scholar
Pite H, Wedi B, Borrego LM, Kapp A, Raap U. Ведение детской крапивницы: современные знания и практические рекомендации. Acta Derm Venereol. 2013; 93: 500–8. Обновленный и точный обзор фармакологического и немедикаментозного лечения детской крапивницы.
PubMed Статья Google Scholar
Longo G, Berti I, Burks AW, Krauss B, Barbi E. IgE-опосредованная пищевая аллергия у детей. Ланцет. 2013; 382: 1656–64.
CAS PubMed Статья Google Scholar
Акельма А.З., Джизмечи М.Н., Мете Э, Туфан Н., Бозкурт Б. Неучтенная причина хронической спонтанной крапивницы у детей: Helicobacter pylori . Allergol Immunopathol (Мадр). 2014 (в печати). DOI: 10.1016 / j.aller.2013.12.001.
2014 (в печати). DOI: 10.1016 / j.aller.2013.12.001.
Zuberbier T, Asero R, Bindslev-Jensen C, Canonica GW, Church MK, Gimenez-Arnau AM, et al. EAACI / GA 2 Руководство LEN / EDF / WAO: лечение крапивницы.Аллергия. 2009; 64: 1427–43.
CAS PubMed Статья Google Scholar
Simons FER, Simons KJ. Гистамин и H2-антигистаминные препараты: празднование столетия прогресса. J Allergy Clin Immunol. 2011; 128: 1139–50. Отличный обзор клинической фармакологии h2-антигистаминных препаратов как первого, так и второго поколения.
CAS Статья Google Scholar
Церковь МК, Церковь ДС. Фармакология антигистаминных средств. Индийский J Dermatol. 2013; 58: 219–24. Недавний обзор фармакологии h2-антигистаминных препаратов как основы лечения крапивницы, в котором обсуждается скорость возникновения, продолжительность действия, элиминация и нежелательные эффекты.
PubMed Central PubMed Статья Google Scholar
Criado PR, Criado RFJ, Maruta CW, Machado Filho CA. Гистамин, гистаминовые рецепторы и антигистаминные препараты: новые концепции.Бюстгальтеры Dermatol. 2010. 85: 195–210.
PubMed Статья Google Scholar
De Benedictis FM, de Benedictis D, Canonica GW. Новые оральные антигистаминные препараты H2O для детей: факты и неудовлетворенные потребности. Аллергия. 2008; 63: 1395–404.
PubMed Статья Google Scholar
Черч М.К., Маурер М., Саймонс Ф.Э., Биндслев-Йенсен С., ван Каувенберге П., Буске Дж. И др.Риск h2-антигистаминных препаратов первого поколения: документ с изложением позиции GA 2 LEN. Аллергия. 2010. 65: 459–66.
CAS PubMed Статья Google Scholar
Wolthers OD. Биластин: новый не вызывающий седативного эффекта пероральный антигистаминный препарат H2 для лечения аллергического риноконъюнктивита и крапивницы. BioMed Res Int. 2013; 2013: 626837.
PubMed Central Статья Google Scholar
Simons FER, от имени Исследовательской группы по раннему лечению атопического ребенка (ETAC). Профилактика острой крапивницы у детей раннего возраста с атопическим дерматитом. J Allergy Clin Immunol. 2001; 107: 703–6.
CAS Статья Google Scholar
Саймонс Ф.Э., Сайлас П., Портной Дж. М., Катуоньо Дж., Чепмен Д., Олуфаде А. О.. Безопасность цетиризина у младенцев в возрасте от 6 до 11 месяцев: рандомизированное двойное слепое плацебо-контролируемое исследование. J Allergy Clin Immunol.2003; 111: 1244–8.
CAS PubMed Статья Google Scholar
Сингх-Франко Д., Гин Х. Л., Роблес Г. И., Борха-Харт Н., Перес А. Левоцетиризин для лечения аллергического ринита и хронической идиопатической крапивницы у взрослых и детей. Clin Ther. 2009. 31: 1664–87.
CAS PubMed Статья Google Scholar
Пампура А.Н., Пападопулос Н.Г., Спичак В., Курзава Р.Доказательства клинической безопасности, эффективности, а также мнения родителей и врачей о применении левоцетиризина для лечения детей с аллергическими заболеваниями. Int Arch Allergy Immunol. 2011; 155: 367–78.
CAS PubMed Статья Google Scholar
Simons FER, от имени Исследовательской группы по ранней профилактике астмы у детей с атопией (EPAAC). Безопасность лечения левоцетиризином у маленьких детей с атопией: 18-месячное исследование. Pediatr Allergy Immunol.2007; 18: 535–42.
PubMed Статья Google Scholar
Hampel F, Ratner P, Haeusler JMC. Безопасность и переносимость дигидрохлорида левоцетиризина у младенцев и детей с аллергическим ринитом или хронической крапивницей. Allergy Asthma Proc. 2010; 31: 290–5.
CAS PubMed Статья Google Scholar
Monroe EW. Лоратадин в лечении крапивницы.Clin Ther. 1997; 19: 232–42.
CAS Статья Google Scholar
Кей Г.Г., Харрис АГ. Лоратадин: не седативный антигистаминный препарат. Обзор его влияния на познание, психомоторную деятельность, настроение и седативный эффект. Clin Exp Allergy. 1999; 29 Дополнение 3: 147–50.
CAS PubMed Статья Google Scholar
Maimaiti G, Abduhaer A, Xu PR. Оценка эффективности и безопасности лоратадина при лечении астмы у детей.Чжунго Данг Дай Эр Кэ За Чжи. 2011; 13: 873–7.
PubMed Google Scholar
Блум М., Штаудингер Х., Херрон Дж. Безопасность дезлоратадинового сиропа у детей. Curr Med Res Opin. 2004; 20: 1959–65.
CAS PubMed Статья Google Scholar
Монро Е., Финн А., Патель П., Герреро Р., Ратнер П., Бернштейн Д. и др. Эффективность и безопасность дезлоратадина 5 мг один раз в день при лечении хронической идиопатической крапивницы: двойное слепое рандомизированное плацебо-контролируемое исследование.J Am Acad Dermatol. 2003. 48: 535–41.
PubMed Статья Google Scholar
Августин М., Эрле С. Безопасность и эффективность дезлоратадина при хронической идиопатической крапивнице в клинической практике: исследование с участием 9246 пациентов. J Eur Acad Dermatol Venereol. 2009; 23: 292–9.
CAS Статья Google Scholar
 •
•Cerminara C, El-Malhany N, Roberto D, Locastro A, Curatolo P.Судороги, вызванные дезлоратадином, антигистаминным средством второго поколения: клинические наблюдения. Нейропедиатрия. 2013; 44: 222–4. Краткое сообщение, обращающее внимание на возможные риски неседативных антигистаминных препаратов второго поколения у детей с эпилепсией.
Артикул Google Scholar
Састре Дж. Эбастин при аллергическом рините и хронической идиопатической крапивнице. Аллергия. 2008; 63 Дополнение 89: 1–20.
PubMed Статья Google Scholar
Гуадано Е.М., Серра-Батилес Дж., Месегер Дж., Кастильо Дж. А., де Молина М., Валеро А. и др. Рупатадин 10 мг и эбастин 10 мг при сезонном аллергическом рините: сравнительное исследование. Аллергия. 2004; 59: 766–71.
CAS Статья Google Scholar
Ratner P, Hampel F, Van Bavel J, Howland W. Эффективность и безопасность эбастина 20 мг по сравнению с 10 мг лоратадина один раз в день при лечении сезонного аллергического ринита: рандомизированное двойное слепое плацебо контролируемое исследование.Int Arch Allergy Immunol. 2004; 133: 371–9.
CAS PubMed Статья Google Scholar
Аксельрод Д., Биелори Л. Фексофенадина гидрохлорид в лечении аллергических заболеваний: обзор. J Asthma Allergy. 2008; 1: 19–29.
CAS PubMed Central PubMed Google Scholar
Милгром Х, Киттнер Б., Ланье Р., Хампель ФК. Безопасность и переносимость фексофенадина для лечения аллергического ринита у детей от 2 до 5 лет.Ann Allergy Asthma Immunol. 2007; 99: 358–63.
CAS PubMed Статья Google Scholar
Prakash A, Lamb HM. Мизоластин: обзор его использования при аллергическом рините и хронической идиопатической крапивнице.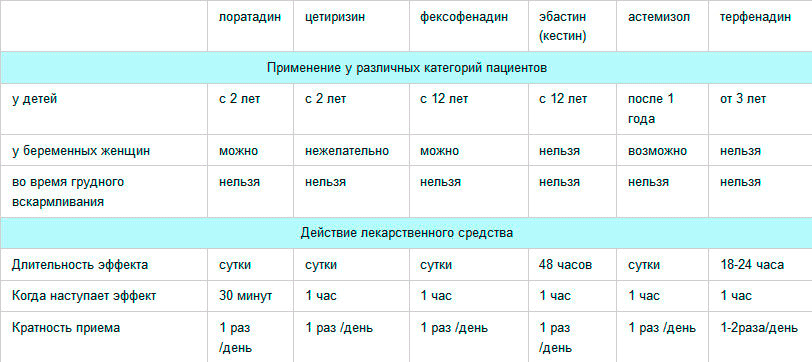 BioDrugs. 1998; 10: 41–63.
BioDrugs. 1998; 10: 41–63.
CAS PubMed Статья Google Scholar
Лукат К.Ф., Ривас П., Роджер А., Ковальски М.Л., Ботцен Ю., Вессель Ф. и др.Прямое сравнение эффективности дезлоратадина и рупатадина при сезонном аллергическом риноконъюнктивите: рандомизированное двойное слепое плацебо-контролируемое исследование. J Asthma Allergy. 2013; 6: 31–9.
CAS PubMed Central Google Scholar
Church MK, Масперо Дж. Ф., Маурер М., Райан Д. Объем фармакологических и клинических эффектов современных антигистаминных препаратов с особым акцентом на рупатадин: материалы сателлитного симпозиума, проведенного на 21-м Всемирном конгрессе по аллергии в Буэнос-Айресе , 8 декабря 2009 г.World Allergy Organ J. 2010; 3 (4 Suppl): S1 – S16.
PubMed Central PubMed Google Scholar
Гименес-Арнау А., Пуйоль Р.М., Яноси С., Касзуба А., Мальбран А., Пооп Г. и др. Рупатадин в лечении хронической идиопатической крапивницы: двойное слепое рандомизированное плацебо-контролируемое многоцентровое исследование. Аллергия. 2007; 62: 539–46.
CAS PubMed Статья Google Scholar
Поттер П., Масперо Дж. Ф., Вермёлен Дж., Баркаи Л., Немет И., Байо Р. А. и др. Пероральный раствор рупатадина у детей со стойким аллергическим ринитом: рандомизированное двойное слепое плацебо-контролируемое исследование. Pediatr Allergy Immunol. 2013; 24: 144–50.
PubMed Статья Google Scholar
Zuberbier T. Фармакологическое обоснование лечения хронической крапивницы неседативными антигистаминными препаратами второго поколения в дозах, превышающих стандартные.J Eur Acad Dermatol Venereol. 2012; 26: 9–18.
CAS PubMed Статья Google Scholar
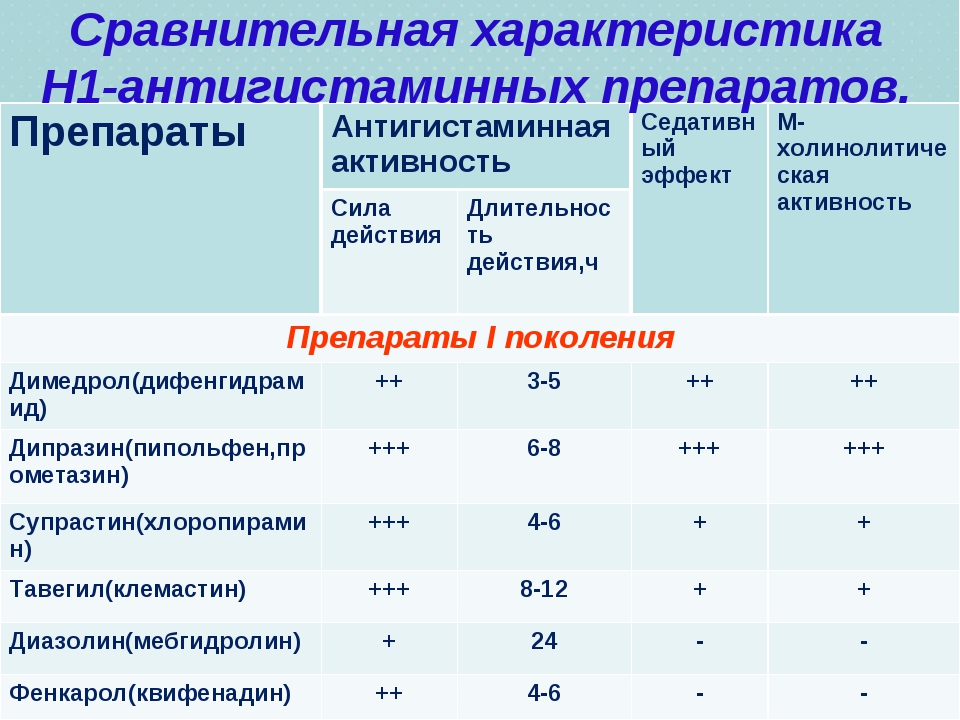
Санчес-Borges М-Кабальеро Fonseca F, Каприлес-Hulett А. Лечение непокорных хронической крапивницы с nonsedating антигистамины: есть ли доказательства updosing? J Исследование Allergol Clin Immunol. 2013; 23: 141–4.
CAS PubMed Google Scholar
Silva D, Ansotegui I, Morais-Almeida M. Назначение лекарств от аллергических заболеваний у детей не по назначению. World Allergy Organ J. 2014; 7: 4.
PubMed Central PubMed Статья Google Scholar
Маурер М., Розен К., Хсие Х. Дж., Сайни С., Граттан С., Гименес-Арнау А. и др. Омализумаб для лечения хронической идиопатической или спонтанной крапивницы. N Engl J Med. 2013; 368: 924–35.
CAS Статья Google Scholar
Baena-Cagnani CE, Гомес, РМ. Текущее состояние терапии омализумабом у детей. Curr Opin Allergy Clin Immunol. 2014; 14: 149–54.
CAS Статья Google Scholar
Безопасно ли принимать антигистаминные препараты для детей?
Если у вашего ребенка слезящиеся глаза, насморк или кожный зуд, велика вероятность того, что он страдает какой-либо аллергией. В большинстве случаев ваш врач может назначить антигистаминные препараты, чтобы облегчить симптомы аллергии.Вам интересно узнать больше об антигистаминных препаратах, их типах и о том, как они действуют? Вам следует просмотреть эту статью.
Что такое антигистаминный препарат?
Когда ребенок страдает какой-либо аллергической реакцией, его организм выделяет химическое вещество, известное как гистамин. Это химическое образование в организме может вызвать кожный зуд, заложенность носа или слезотечение. Антигистаминное средство — это лекарство, которое используется для лечения этих симптомов аллергии. Эти лекарства от аллергии можно легко приобрести у любого фармацевта.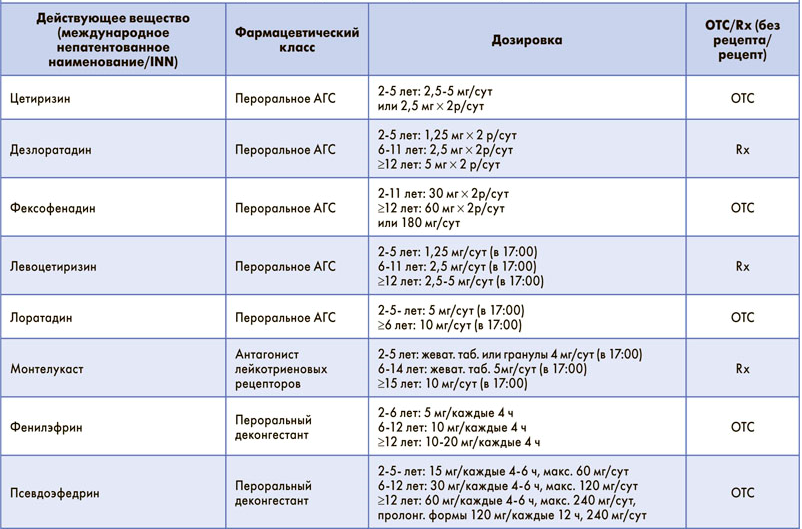 Они доступны в форме таблеток, сиропа, спреев или в форме мази. Есть много известных брендов лекарств, которые производят антигистаминные препараты только для детей. Иногда для снятия симптомов рвоты и тошноты также могут использоваться антигистаминные препараты.
Они доступны в форме таблеток, сиропа, спреев или в форме мази. Есть много известных брендов лекарств, которые производят антигистаминные препараты только для детей. Иногда для снятия симптомов рвоты и тошноты также могут использоваться антигистаминные препараты.
Следует ли давать ребенку антигистаминные препараты?
Если у вашего ребенка есть аллергическая реакция или аллергия, ему могут назначить противоаллергические лекарства, например, антигистаминные. Хотя эти лекарства помогают при лечении симптомов аллергии, таких как сенная лихорадка, многие из этих лекарств могут быть небезопасны для вашего ребенка.Это связано с повышенным риском побочных эффектов и ограниченными исследованиями этих лекарств; Детям экономно назначают антигистаминные препараты первого поколения. С другой стороны, исследования антигистаминных препаратов нового поколения указывают на возможные побочные эффекты, которые они могут вызвать у детей; следовательно, они могут быть более безопасным вариантом по сравнению с антигистаминными препаратами первого поколения. Однако воздержитесь от самолечения ребенка или назначения этих лекарств без консультации с педиатром.
Типы антигистаминных препаратов
Антигистаминные препараты делятся на две категории. Мы обсудим обе эти категории в следующих двух разделах.
1. Седативные препараты (антигистаминные препараты первого поколения)
Антигистаминные препараты первого поколения очень быстро снимают симптомы аллергии. Однако это седативные средства, а это значит, что они могут вызывать сонливость или сонливость. В следующей таблице мы обсудим различные виды седативных средств или антигистаминных препаратов первого поколения.
| Состав | Формат | Обычно используется для | Детский сейф |
| Антазолин-тетризолин | Глазные капли | Симптомы аллергии, включающие покраснение и зуд в глазах. | Не подходит для детей младше 2 лет |
| Ципрогептадин | Сироп и таблетка | Стимулятор аппетита, сенная лихорадка, крапивница. | Не подходит для детей младше 2 лет |
| Дифенгидрамин | Планшет и планшет | Кашель, грипп, простуда, бессонница. | Не подходит для детей младше 12 лет. |
| Оксатомид | Капли и таблетки | Крапивница, сенная лихорадка. | Соблюдайте осторожность при кормлении детей младше 6 лет |
| Прометазин | Сироп, таблетки и мазь | Крапивница, укачивание, сенная лихорадка, рвота и тошнота | Следует использовать с особой осторожностью |
| Трипролидин | Сироп и таблетка | Лекарства от гриппа, простуды и кашля | Не подходит для детей младше 6 лет |
Источник :
https: // www.наркотики.com/drug-class/antihistamines.html
https://www.webmd.com/allergies/qa/what-types-of-antihistamines-are-available
https://www.healthline.com/health/ аллергии / антигистаминные бренды # бренды второго и третьего поколения
2. Неседативные средства (антигистаминные препараты нового поколения)
Антигистаминные препараты нового поколения или неседативные антигистаминные препараты являются лучшими антигистаминными препаратами для детей, поскольку они имеют менее известные недостатки для здоровья ребенка. Эти лекарства не вызывают седативного эффекта и обычно имеют более длительный эффект.В следующей таблице мы обсудим различные неседативные антигистаминные препараты или антигистаминные препараты нового поколения.
| Состав | Формат | Обычно используется для | Детский сейф |
| Азеластин | Капли в нос | Заложенный нос, зуд или насморк | Не подходит для детей младше 5 лет |
| Буклизин | Сироп и таблетка | Лекарственные препараты или пищевая аллергия, сенная лихорадка | Не подходит для детей младше 1 года |
| Цетиризин | Сироп и таблетка | Аллергические состояния и сенная лихорадка | Не подходит для детей младше 2 лет |
| Эбастин | Сироп и таблетка | Сенная лихорадка и другие аллергии | Не подходит для детей младше 2 лет |
| Левоцетиризин | Капли для глаз и носа | Сенная лихорадка и другие аллергии | Не подходит для детей младше 2 лет |
| олопатадин | Глазные капли | Аллергия, вызывающая покраснение, зуд или слезотечение | Не подходит для детей младше 3 лет |
Источник: https: // www. parent24.com/Family/Health/should-my-child-be-using-antihistamines-20160510
parent24.com/Family/Health/should-my-child-be-using-antihistamines-20160510
Когда ребенку следует принимать антигистаминные препараты?
Чтобы держать аллергию на расстоянии вытянутой руки, его следует вводить до того, как симптомы станут очевидными. Ниже приведены некоторые рекомендации, которые может дать ваш врач:
1. Перед сном
Это известный факт, что аллергические симптомы проявляются в первые утренние часы. Таким образом, если вы дадите лекарство перед сном, ваш ребенок сможет спокойно поспать.
2. Перед началом сезона аллергии
Когда в воздухе есть пыльца, это обычно называют сезоном аллергии. Если вы начнете давать антигистаминные препараты примерно за 3–10 дней до начала сезона аллергии, это может быть полезно для сдерживания симптомов аллергии.
3. Круглый год
Если у вашего ребенка проявляются симптомы аллергии в течение всего года, вам может потребоваться давать ему антигистаминные препараты в течение всего года, чтобы держать симптомы аллергии под контролем.
вещей, которые следует запомнить
Есть несколько моментов или вещей, над которыми стоит задуматься:
- Перед применением антигистаминных препаратов убедитесь, что носовой ход вашего ребенка свободен. Вы можете использовать назальные капли с солевым раствором, чтобы очистить носовой ход. Очистив носовой ход, вы можете осторожно распылить лекарство в нос ребенку.
- Убедитесь, что вы распыляете средство подальше от перегородки ребенка. Тонкая стенка между ноздрями называется перегородкой.
- Обычно для улучшения симптомов спреям может потребоваться некоторое время, и до тех пор ваш врач может прописать другие лекарства от аллергии.
Чтобы выяснить, какое лекарство лучше всего подходит для состояния вашего ребенка, может потребоваться время. Вы можете связаться со своим врачом, чтобы узнать, что может делать ваш ребенок, а что нет.
Также читают:
Нарушение лунатизма у детей
Темный круг у детей
Эффективные средства от кашля у детей в ночное время
Boots Allergy Relief 1 год плюс антигистаминный сироп 2 мг / 5 мл — Информационный буклет для пациентов (PIL)
Boots Children’s Allergy Relief Antihistamine 2 мг / 5 мл сироп
(хлорфенамин малеат)
Это лекарство доступно без рецепта для лечения незначительных заболеваний . Тем не менее, вам все равно нужно проявлять осторожность, чтобы получить от него наилучшие результаты.
Тем не менее, вам все равно нужно проявлять осторожность, чтобы получить от него наилучшие результаты.
- Сохраните эту брошюру, возможно, вам придется ее прочитать еще раз
- Спросите своего фармацевта, если вам нужна дополнительная информация или совет
- В листовке указано, что это лекарство можно давать вашему ребенку, но если вы взрослый, который Если вы собираетесь принимать это лекарство самостоятельно, информация в данном информационном листке будет также применима к вам.
Это лекарство содержит хлорфенамин малеат, который принадлежит к группе лекарств, называемых антигистаминными средствами, которые действуют для облегчения симптомов аллергических реакций.
Его можно использовать для снятия зуда и покраснения кожи, а также отеков, связанных с аллергией, укусами насекомых, сенной лихорадкой и другими аллергическими состояниями, включая реакции на пищу и лекарства, а также круглогодичное чихание и насморк.
Это лекарство можно давать детям с 1 года. Однако некоторым детям не следует давать это лекарство, или вам следует сначала проконсультироваться с их фармацевтом или врачом.
- Если вашему ребенку меньше 1 года
- Если у вашего ребенка приступ астмы
- Если у вашего ребенка аллергия на любой из ингредиентов или любые другие антигистаминные препараты (ваш ребенок мог иметь сыпь, затрудненное дыхание, опухшие губы или лицо после их приема)
- Если ваш ребенок принимает ингибиторы моноаминоксидазы (от депрессии) или принимал их в течение последних 14 дней
- Если у вашего ребенка эпилепсия, сердечная или сердечная недостаточность. болезни кровообращения, проблемы с печенью
- Если у вашего ребенка высокое кровяное давление или глаукома
- Если у вашего ребенка астма, бронхит или бронхоэктазия
- Если у вашего ребенка сверхактивная щитовидная железа
- Если у вашего ребенка проблемы с мочеиспусканием
- Если ваш ребенок имеет непроходимость кишечника
- Если у вашего ребенка редкое заболевание крови, называемое порфирия
Информация о некоторых из ингредиенты:
Это лекарство содержит жидкий мальтит, который может иметь легкое слабительное действие. Если врач сказал вам, что у вашего ребенка непереносимость некоторых сахаров, проконсультируйтесь с врачом, прежде чем давать это лекарство. Это лекарство содержит 1 г мальтита на 5 мл. Это обеспечивает 2 ккал.
Если врач сказал вам, что у вашего ребенка непереносимость некоторых сахаров, проконсультируйтесь с врачом, прежде чем давать это лекарство. Это лекарство содержит 1 г мальтита на 5 мл. Это обеспечивает 2 ккал.
Это лекарство содержит небольшое количество алкоголя (этанола), менее 100 мг на 5 мл.
Вождение и использование механизмов: Это лекарство может вызывать сонливость. В случае воздействия не водите машину и не работайте с механизмами. Избегайте алкогольных напитков.
Поговорите со своим фармацевтом или врачом, если вы мужчина с проблемами простаты.
Беременность и кормление грудью: Не принимайте это лекарство.
Перед тем, как дать это лекарство, убедитесь, что вы сообщите своему фармацевту о ЛЮБЫХ других лекарствах, которые вы можете давать своему ребенку одновременно, особенно о следующих:
- Другие антигистаминные препараты
- Сильные обезболивающие
- Снотворные таблетки
- Транквилизаторы , антидепрессанты или другие лекарства от психических проблем
- Фенитоин (от эпилепсии)
- Атропин
Если вы не уверены в взаимодействии с какими-либо другими лекарствами, поговорите со своим фармацевтом.Сюда входят лекарства, прописанные вашим врачом, и лекарства, которые вы купили своему ребенку, в том числе травяные и гомеопатические средства.
Перед первым использованием убедитесь, что пломба не сломана. Если это так, не давайте лекарство.
Всегда используйте шприц, входящий в комплект. Шприц можно использовать для измерения 2,5 мл или 5 мл, набрав жидкость до правильной отметки на шприце.
Дайте ребенку проглотить это лекарство.
Дети от 12 до 23 месяцев: дают 2.При необходимости по 5 мл до 2 раз в сутки.
Детям от 2 до 5 лет: давайте 2,5 мл до 6 раз в 24 часа, если необходимо.
Детям от 6 до 11 лет: давайте по 5 мл до 6 раз в сутки, если необходимо.
Дети 12 лет и старше и взрослые: 10 мл до 6 раз в сутки, если необходимо.
Не давайте чаще, чем каждые 4-6 часов.
Не давать детям до 1 года.
Не давайте больше, чем рекомендовано выше.
Если симптомы не исчезнут в течение 5 дней, обратитесь к фармацевту или врачу.
1. Плотно вставьте шприц в пробку (отверстие) на горлышке флакона.
2. Чтобы наполнить шприц, переверните флакон вверх дном. Удерживая шприц на месте, осторожно потяните поршень вниз, втягивая лекарство до правильной отметки (2,5 мл или 5 мл) на шприце.
3. Поверните флакон вверх, а затем осторожно поверните шприц, чтобы вынуть его из пробки.
4. Поместите конец шприца в рот ребенка, обычно в сторону рта между деснами и щекой. Нажмите на поршень, чтобы медленно и осторожно выпустить лекарство.
5. Если в приведенной выше таблице рекомендуется давать более 5 мл лекарства, повторите шаги 1–4, чтобы дать ребенку правильное количество лекарства.
После использования плотно закройте крышку флакона.
Вымойте шприц теплой водой и дайте высохнуть.
Если вы даете слишком много : Поговорите со своим врачом или немедленно обратитесь в ближайшее отделение скорой помощи.Возьмите с собой лекарство и эту брошюру.
У большинства людей не будет проблем, но у некоторых они могут появиться:
- Сонливость (которая может заставить вашего ребенка заснуть)
- Головокружение, помутнение зрения, головные боли, судороги
- Сухость во рту, затрудненное мочеиспускание, потливость
- Кожная сыпь, чувствительность к солнечному свету, другие аллергические реакции
- Расстройство желудка, боль в желудке, потеря аппетита
- Тремор, мышечная боль или слабость, нарушение движений или координации, иглы и иглы
- Изменение частоты сердечных сокращений, учащенное сердцебиение, слабое артериальное давление, звон в ушах, выпадение волос
- Проблемы с кровью, такие как анемия, усталость
- Нарушение сна
- Проблемы с печенью (которые могут вызвать пожелтение кожи или глаз)
- Боль в груди
- Кашель, мокрота в груди — они могут быть вызваны утолщением бронхиального секрета (слизистой) в легких
- Нарушение концентрации внимания, раздражительность, депрессия
- Гиперактивность у детей
- Путаница у пожилых людей
У очень маленьких детей и пожилых людей может быть больше шансов получить некоторые из этих побочных эффектов.

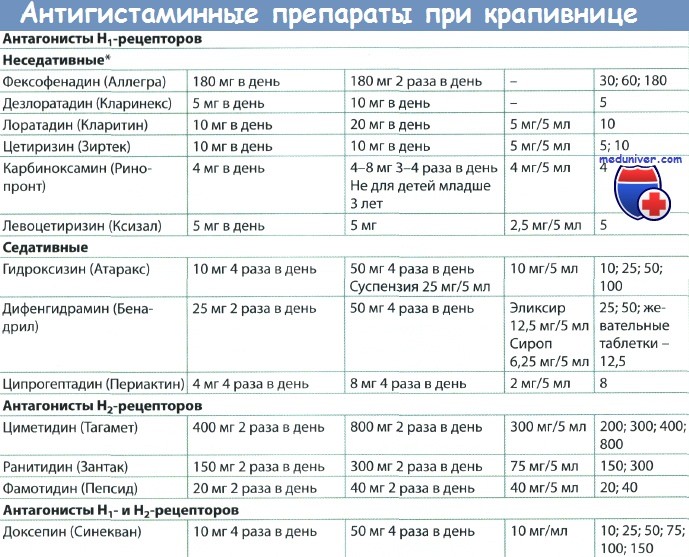 ) (рис. 1).
) (рис. 1).
 Они также содержатся в некоторых продуктах от кашля и простуды, которые содержат более одного активного ингредиента.
Они также содержатся в некоторых продуктах от кашля и простуды, которые содержат более одного активного ингредиента.