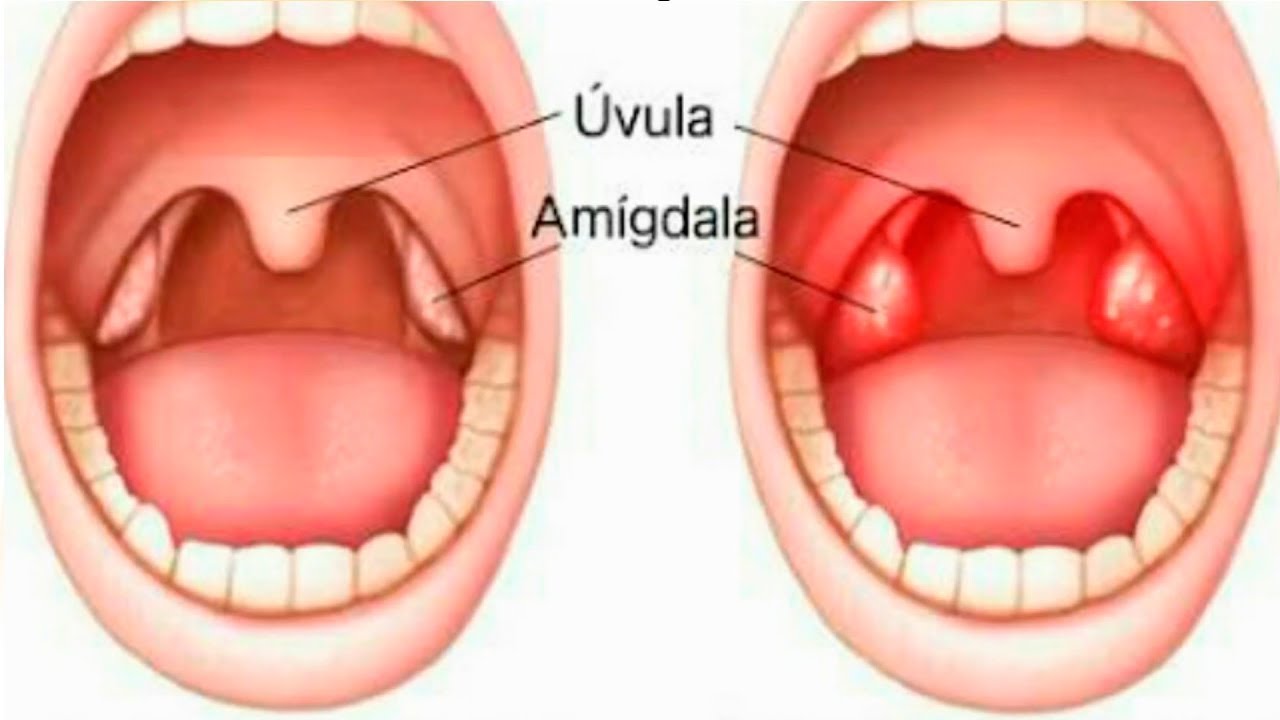
Пробки в миндалинах: причины, лечение, как избавиться
Пробки, или тонзиллолиты, — это образования желтоватого цвета, которые находятся в лакунах (углублениях) небных миндалин. Они представляют собой смесь кусочков пищи, бактерий и продуктов их жизнедеятельности, лейкоцитов, слущенного эпителия миндалины. Пациенты с пробками в миндалинах обычно жалуются на неприятный запах изо рта и чувство инородного тела в глотке. На вопросы о тонзиллолитах ответила врач-оториноларинголог Юлиана Жук.
- Юлиана Жукврач-оториноларинголог первой категории, ведет блог в Instagram
Какое лечение проводится при пробках в миндалинах?⠀
— Миндалины имеют способность самоочищаться, однако иногда требуется помощь.⠀
⠀
Наиболее эффективной процедурой является промывание миндалин. Промывание может выполняться с помощью шприца со специальной насадкой, а также специальным аппаратом (с вакуумным отсасыванием).⠀
Есть эффект от полоскания горла. При этом важен не раствор, а сам процесс полоскания, так как он стимулирует миндалины к самоочищению. Поэтому для сохранения собственной микрофлоры наиболее безопасно использовать для полоскания физиологический раствор.⠀
Лечение проводится по мере необходимости. Некоторым пациентам хватает курса лечения на год, некоторым — на месяц.
Фото: Nhia Moua, unsplash.comПо данным разных авторов, пробки могут быть как нормой (если миндалины полностью самоочищаются и качество жизни не нарушено), так и самостоятельным заболеванием, и симптомом хронического тонзиллита. Если консервативное лечение не помогает и качество жизни значительно страдает, то рассматривается вопрос об удалении миндалин.⠀
Из хирургических методов также применяется криптолиз-запаивание лакун миндалин, в которых образуется пробка. Однако эта процедура не всегда эффективна и безопасна.⠀
Можно ли удалять пробки самостоятельно в домашних условиях?
— Зная из опыта работы, какие «инструменты» могут использовать пациенты для самолечения (это и отвертки, и гвозди, и зубочистки, и многое другое), я не рекомендую удалять пробки самостоятельно в домашних условиях. В худшем случае можно повредить миндалину и занести туда инфекцию. Но даже если все делать безопасно, самостоятельно не получится проникнуть глубоко в лакуну миндалины, поэтому эффект от такой помощи будет минимальный.⠀
В худшем случае можно повредить миндалину и занести туда инфекцию. Но даже если все делать безопасно, самостоятельно не получится проникнуть глубоко в лакуну миндалины, поэтому эффект от такой помощи будет минимальный.⠀
Читайте также
Хронический тонзиллит – можно ли самому избавиться от казеозной пробки
Какой самый эффективный метод лечения горла
Анна Педан
редактор раздела Wellness
Белые пробки на миндалинах говорят о хроническом тонзиллите
Фото: DepositphotosЕсли вы заметили у себя пробки (они называются казеозными пробками) в горле, значит, у вас хронический тонзиллит – заболевание, обусловленное хроническим воспалением в небных миндалинах. О том, как избавиться от пробок, расскажет отоларинголог Антонина Бабий.
Как уберечься от простуды. Смотрите в нашем сюжете.
Как правило, если хронический тонзиллит дошел до стадии образования пробок в горле, самостоятельно, без помощи врача от них уже не избавиться.
Очень часто люди, сталкивающиеся с подобной проблемой, испытывают неприятные ощущения: ощущение кома в горле, запах изо рта, и удаляют пробки самостоятельно, путем надавливания на миндалину пальцем, выковыривают скопления гноя из лакун с помощью обратной стороны ложки, спичкой. Такие способы категорически неприемлемы. Ведь при этом удаляются поверхностные пробки, а не из глубины миндалины. К тому же травмируется слизистая неба и горла, что позволяет проникать в организм новым болезнетворным бактериям.
Помимо пробок, в горле присутствует гной. Поэтому, чтобы избавиться от них, нужно обратиться к грамотному отоларингологу. Он назначит ряд процедур и лечение. Они практически безболезненные, но малоприятные.
Первое, что помогает эффективно избавиться от казеозной пробки, — это орошение (промывание) миндалин антибиотическими средствами при помощи шприца. Под напором жидкости пробка выходит из лакуны, а та, в свою очередь, промывается антибиотиком.
Под напором жидкости пробка выходит из лакуны, а та, в свою очередь, промывается антибиотиком.
Можно вместо антибиотиков использовать и народные средства: сок свеклы, отвары ромашки, эвкалипта, календулы. Но главное условие — напор, который может обеспечить только шприц.
Избавиться от пробок навсегда вряд ли удастся: микробы снова могут попасть на вашу слизистую. Но достичь длительной ремиссии с помощью этого метода вполне возможно.
Подпишись на наш telegram
Только самое важное и интересное
Подписаться
Читайте Segodnya.ua в Google NewsСвищ на десне. Лечение и симптомы. Цена, отзывы
Свищ на десне зуба не такое уж и безобидное явление. По мнению стоматологов – это проблема, которая требует длительной терапии. В клинике «НоваДент» вы быстро и безболезненно вернете себе здоровье, красивую и привлекательную улыбку.
Основные симптомы свища на десне
Проявление такой патологии как свищ на челюсти свидетельствует о скрытом воспалительном процессе в ротовой полости. Это отверстие, которое начинается в корне больного зуба и выходит на поверхность десны. Так свищ выводит гной с очага воспаления. «Причинный» зуб, возле которого образовалась такая проблема, обычно покрыт налётом, кариесом, коронкой или имеет пломбу. Но могут проявляться следующие симптомы:
-
боль, которая усиливается при надкусывании или нажатии на десну;
-
выделение гноя из;
-
подвижность зуба;
-
покраснение, припухлость десны;
-
повышенная температура тела.

Обнаружив перечисленные симптомы, необходимо обратиться к врачу, чтобы вовремя начать действовать и удалить свищ на передних или жевательных зубах. В противном случае последствия будут необратимыми, вплоть до потери зубной единицы или хирургического вмешательства.
Причины возникновения свищей во рту
-
воспалительный процесс кисты;
-
некачественное пломбирование, лечение кариеса или пульпита;
-
перфорация корня;
-
болезненное прорезывание или воспаление зуба мудрости;
-
периодонтит.
Появление свища на десне у взрослого или ребенка стимулирует ряд других неблагоприятных факторов. Этому способствует ослабление иммунитета, инфекционные заболевания, переутомление, переохлаждение.
Лечение
Все начинается с поиска проблемы, которая стала первопричиной его появления. Врач определяет больной участок, удаляет из него гной, лечит кариес и корень зуба. Далее очищенная, обработанная дезинфицирующим средством полость пломбируется. Пациенту назначаются препараты с противовоспалительным, антисептическим действием.
Если же свищ образовался возле зуба, в котором уже есть пломба, коронка или штифт, лечение будет более сложным и длительным.
Верный шаг к красивой улыбке
В Москве и Московской области лечение свища предлагает стоматологическая клиника «НоваДент». Гарантируем умеренные цены на услуги и ответственный подход. В клинике вас ждет:
-
эффективные инновационные методики;
-
новое оборудование;
-
приятный сервис.

Стоимость лечения будет известна после консультации и обследования специалиста. Если причиной является кариес, то цена будет ниже и можно будет удалить свищ без удаления зуба. При наличии кисты потребуется немало времени и усилий на её устранение и, соответственно, стоить это будет немного дороже.
Спешите записаться на приём и сделать первый шаг к выздоровлению уже сейчас. Ведь чем раньше вам будет оказана помощь, тем больше шансов вернуть красоту и здоровье вашей улыбке.
Промывание лакун миндалин — цены в Москве
Промывание позволяет удалить из лакун миндалин болезнетворные микроорганизмы, вызывающие воспаление. Лакуны — это узкие и разветвлённые полости в теле миндалин, предназначенные для того, чтобы в них попадала слизь, содержащая патогенные микроорганизмы. Там на них набрасываются клетки первичного иммунного ответа: нейтрофилы и макрофаги. Но если иммунитет ослаблен или чужеродных микроорганизмов слишком много, инфекция побеждает, и начинается воспаление — развивается ангина или хронический тонзиллит. Достаточно распространенная практика – снимать обострения заболевания антибиотиками, но спустя некоторое время это уже не приносит ожидаемый результат. И речь уже может идти об операции по удалению миндалин. Однако есть альтернатива – промывание лакун миндалин, которое является – одной из эффективных лечебных мер.
Показания
К сожалению, с помощью промывания лакун небных миндалин невозможно полностью вылечиться от хронического тонзиллита. Но можно ввести хронический процесс в состояние длительной ремиссии – это состояние, когда симптомы значительно ослабевают или вовсе исчезают. А значит, и операция не потребуется.
Обострение хронического тонзиллита обычно проявляется такими состояниями:
-
болезненные ощущения в шейных лимфоузлах или они увеличены, при болях в горле;
-
постоянное чувство слабости.
Если у вас есть перечисленные симптомы, запишитесь на прием к врачу – возможно, именно вакуумное промывание избавит вас от этих неприятных ощущений и поможет снова жить полной жизнью.
Противопоказания
Промывание лакун миндалин не проводится, если температура тела повышена независимо от причин такого состояния.
Относительное противопоказание к промыванию миндалин – усиленный рвотный рефлекс, который не дает полноценно провести манипуляцию. В этом случае врач предложит вам сделать местную анестезию с помощью растворов анестетиков. Сами пациенты отмечают, что после 2-3 сеансов промывания лакун рвотный рефлекс снижается, поэтому от анестетиков можно будет отказаться.
Как проводится процедура?
Промывание лакун миндалин проводит врач-отоларинголог. Можно использовать специальный шприц, однако сегодня отоларингологи предпочитают делать промывание с помощью специального оборудования — аппарата «Тонзиллор». «Тонзиллор» использует сразу три фактора воздействия — ультразвук, вакуум и лечебный раствор. Промывание лакун миндалин с помощью «Тонзиллора» называют ещё вакуумным промыванием миндалин. На миндалину накладывается специальная насадка, после этого в лакуны миндалины нагнетается лекарственный препарат. Создание вакуума позволяет обеспечить глубокий дренаж миндалины. Параллельное воздействие ультразвуком облегчает выведение слизи и стимулирует заживление. Курс лечения состоит не менее, чем из 5 процедур (оптимально 7−10 процедур).
Преимущества вакуумной методики
Использование «Тонзиллора» для обработки небных миндалин вместо шприца имеет такие преимущества:
-
бактерицидный эффект достигается меньшими дозировками лекарственных препаратов;
-
врач может точно управлять накладкой аппарата, что позволяет обработать все патологические очаги миндалины;
-
процедура при всей своей эффективности достаточно щадящая, ткани не травмируются, поэтому после промывания нет чувства дискомфорта при глотании.

Рекомендации
Промывание лакун небных миндалин – это первый шаг в лечении хронической инфекции. В дополнение к процедуре рекомендуем следовать таким советам:
-
После еды полощите рот специальными антисептические средствами – какое лучше выбрать, расскажет врач.
-
Во время курса вакуумного промывания лакун миндалин постарайтесь исключить их рациона очень твердую пищу. Она может травмировать их и спровоцировать развитие воспалительного процесса.
-
Старайтесь не переохлаждаться, воздержитесь от холодных напитков и блюд с низкой температурой (например, мороженного).
-
Поддержите свой иммунитет – прогулки на свежем воздухе, много овощей и фруктов в рационе, закаливание, занятия спортом, витамины помогут активировать защитные силы организма.
Сделать промывание лакун миндалин в Москве можно в поликлиниках сети «Семейный доктор». Оплатив весь курс сразу, вы получаете скидку на последнюю процедуру. При оплате трех процедур скидка на последнюю процедуру составит 30%, при оплате пяти – 50%. При оплате курса из 10 процедур последняя будет для вас бесплатной. Ниже указаны цены на услугу.
Записаться на приём к врачу можно с помощью формы на сайте и в личном кабинете, в мобильном приложении, по телефону. Процедура доступна в различных филиалах сети, выбирайте удобный на интерактивной карте.
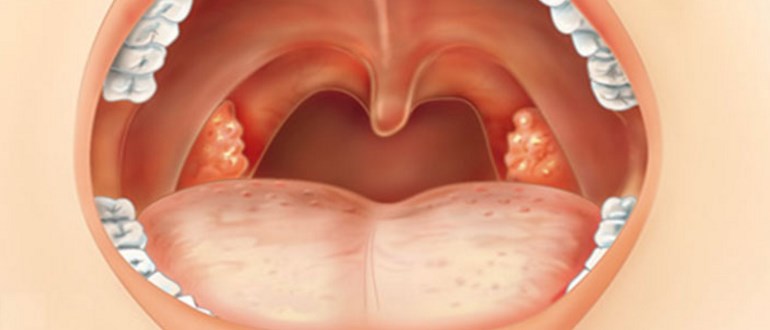
Белый налет на миндалинах. Причины. Лечение.Препараты.
Наши гланды защищают организм от попадания инфекции извне. Они являются активными участниками в формировании иммунитета. Но даже они могут пострадать и нуждаются в помощи. Если на миндалинах появляется белый налёт, то это повод бить тревогу. Иногда налёт может появиться в результате приёма алкогольных напитков, употреблении табака и просто элементарного несоблюдения правил гигиены. Однако, белый налёт на миндалинах в сочетании с сильной болью в горле, высокой температурой, слабостью в организме, свидетельствует о том, что ваши гланды поражены инфекцией, и скорее всего, у вас острый тонзиллит (ангина) 1.
Однако, белый налёт на миндалинах в сочетании с сильной болью в горле, высокой температурой, слабостью в организме, свидетельствует о том, что ваши гланды поражены инфекцией, и скорее всего, у вас острый тонзиллит (ангина) 1.
Основные причины заболевания горла:
● близкий контакт с носителем инфекции;
● переохлаждение в холодную погоду;
● употребления холодных напитков или мороженного в жаркую погоду;
● ослабленный иммунитет.
Диагностика белого налета на миндалинах
Прежде всего, необходимо помнить, что не стоит лечить ангину самостоятельно. Единственно правильным выходом будет обратиться к специалисту. Опытные врачи: терапевт или отоларинголог (ЛОР), проведут комплексную диагностику, которая включает в себя общий анализ крови, мазок с небных миндалин и задней стенки глотки, и назначат курс лечения с учётом возраста пациента.
Появление белого налёта на гландах говорит о серьёзной проблеме, поэтому не стоит затягивать и необходимо обратиться к специалисту как можно быстрее. Если вы вдруг почувствовали слабость, обратите внимание на первичные симптомы:
● миндалины покраснели или увеличились в размерах;
● больно глотать и тяжело разговаривать;
● высокая температура.
Появление белого налёта в сочетании с вышеперечисленным признаками является доказательством попадания инфекции и свидетельствует о том, что у вас или у вашего ребёнка может быть ангина. Поэтому, при боли в горле, высокой температуре и других симптомах, необходимо срочно обратиться к врачу.
Лечение белого налета на миндалинах
Необходимо помнить о том, что курс лечения должен продолжаться до полного выздоровления. Даже в том случае, если кажется, что симптомы ушли и стало лучше, лечение ни в коем случае нельзя прерывать. Рецидив может сопровождаться куда большими осложнениями. Обычно, при появлении белого налёта на миндалинах и подтверждении диагноза ангина, используются лекарственные препараты. Однако для облегчения симптомов многие пользуются народными методами. Но опять же, только рекомендация лечащего врача является приоритетной при выборе терапии.
Однако для облегчения симптомов многие пользуются народными методами. Но опять же, только рекомендация лечащего врача является приоритетной при выборе терапии.
При появлении белого налёта на миндалинах, лечение назначается в зависимости от тяжести заболевания. При лёгкой форме болезни назначаются антисептические и противовоспалительные препараты в форме таблеток для рассасывания, спреев или полосканий, в сочетании с обильным тёплым питьём и постельным режимом. Однако, белый налет на миндалинах с температурой могут лечить и антибиотиками, если ангина вызвана бактериальной инфекцией 2 . При высоких показателях температуры, прописывают жаропонижающее препараты.
Особое внимание хочется обратить на таблетки для рассасывания
Фарингосепт. Эффективность данного препарата в том, что он оказывает
тройное действие — бактериостатическое, антисептическое, и
противовоспалительное 3, , поэтому его можно принимать как взрослым, так и
детям от трёх лет. Кроме того, что таблетки Фарингосепта оказывают
лечебное действие, они ещё и приятные на вкус. Препарат является одним из
самых востребованных лекарственных препаратов для лечения ангины 4 .
Однако, если появляется белый налет на миндалинах, чем лечить решаете
все-таки не вы, а врач. Самолечение может быть опасным.
Толстая слизистая в носу или мокрота? Это может исходить из ваших носовых пазух! (ПРЕДУПРЕЖДЕНИЕ — НЕКОТОРЫЕ ГРАФИЧЕСКИЕ МЕДИЦИНСКИЕ ИЗОБРАЖЕНИЯ И ВИДЕО)
Аллергия, нос и носовые пазухи
10 февраля 2020
Недавно д-р Ган осмотрел пациента, г-на А., который почти полгода страдал от заложенности носа, желто-коричневой слизистой носа и головных болей. Кроме того, он почти ежедневно откашливает толстые кусочки мокроты.Он посещал многих врачей и лечился несколькими курсами антибиотиков, промыванием носа и спреем для носа, которые действительно облегчили некоторые из его симптомов. Однако его разочаровало то, что он постоянно выплевывает комки густой коричневой слизи и страдает от постоянных головных болей, несмотря на это лечение. Когда он увидел доктора Гана, в клинике ему сделали зонд через нос. Его нос был заложен, но не было никаких признаков синусита, таких как гной, или опухоли возле дренажного пути носовых пазух. Однако, учитывая его историю болезни, ему была проведена компьютерная томография (серия специальных рентгеновских снимков) носа и носовых пазух.Это показало, что у него была инфекция большей части его носовых пазух, пазухи задней части носа, известные как клиновидные пазухи, были заполнены уплотненной слизью (при нормальной компьютерной томографии носовых пазух носовые пазухи должны быть полностью заполнены воздухом и выглядит черным. В случае г-на А. его клиновидные пазухи были полностью серыми — то есть полностью заполнены слизью!)
Однако его разочаровало то, что он постоянно выплевывает комки густой коричневой слизи и страдает от постоянных головных болей, несмотря на это лечение. Когда он увидел доктора Гана, в клинике ему сделали зонд через нос. Его нос был заложен, но не было никаких признаков синусита, таких как гной, или опухоли возле дренажного пути носовых пазух. Однако, учитывая его историю болезни, ему была проведена компьютерная томография (серия специальных рентгеновских снимков) носа и носовых пазух.Это показало, что у него была инфекция большей части его носовых пазух, пазухи задней части носа, известные как клиновидные пазухи, были заполнены уплотненной слизью (при нормальной компьютерной томографии носовых пазух носовые пазухи должны быть полностью заполнены воздухом и выглядит черным. В случае г-на А. его клиновидные пазухи были полностью серыми — то есть полностью заполнены слизью!)
Фронтальная КТ-изображение клиновидной пазухи, показывающее полную закупорку
КТ-изображение клиновидной пазухи (вид сбоку), которое полностью заполнено слизистой (на снимке отображается серым)
Г-н А. перенес операцию на носовых пазухах, чтобы избавиться от инфекции.Во время операции в клиновидных пазухах была обнаружена сгущенная слизь. Это привело к полипам и сильному отеку носовых пазух. Консистенция этой слизистой типична для «аллергического или эозинофильного муцина». Это подтип синусита (либо эозинофильный муцинозный риносинусит, либо аллергический грибковый риносинусит), который трудно лечить, и часто требуется комбинация хирургии носовых пазух и лекарств, чтобы держать состояние под контролем.
Во время операции в клиновидной пазухе обнаружена толстая слизь
Прошло чуть более 6 недель с момента операции г-на А. Он больше не страдает от назальных симптомов, которые раньше ухудшали качество его жизни. Его дни постоянных головных болей и выплевывания комков мокроты прошли (надеюсь, навсегда! — скрестим пальцы). Хотя большинство синуситов можно лечить с помощью лекарств, важно понимать, что если синусит является рецидивирующим, если лечение не помогло, или если он относится к определенному подтипу (например, грибковый, аллергический грибковый или эозинофильный муциновый риносинусит), может потребоваться хирургическое вмешательство. в дополнение к медицинским процедурам.Г-ну А. посоветовали держать болезнь под контролем с помощью ежедневных промываний носа стероидами. При этом подтипе синусита могут возникать колебания болезненных состояний и рецидивы. Следовательно, регулярное и долгосрочное наблюдение имеет первостепенное значение.
Он больше не страдает от назальных симптомов, которые раньше ухудшали качество его жизни. Его дни постоянных головных болей и выплевывания комков мокроты прошли (надеюсь, навсегда! — скрестим пальцы). Хотя большинство синуситов можно лечить с помощью лекарств, важно понимать, что если синусит является рецидивирующим, если лечение не помогло, или если он относится к определенному подтипу (например, грибковый, аллергический грибковый или эозинофильный муциновый риносинусит), может потребоваться хирургическое вмешательство. в дополнение к медицинским процедурам.Г-ну А. посоветовали держать болезнь под контролем с помощью ежедневных промываний носа стероидами. При этом подтипе синусита могут возникать колебания болезненных состояний и рецидивы. Следовательно, регулярное и долгосрочное наблюдение имеет первостепенное значение.
4 часто задаваемых вопроса о здоровье уха, носа и горла, ответы на которые дает специалист
ЗдоровьеФото: Getty Images
Она пришла к врачу с дочерью и доской.Это был единственный способ общаться с тех пор, как она потеряла слух. Однако после обмена письменными сообщениями с врачом она обнаружила, что на самом деле ее слух вовсе не потерялся. Ей просто нужен был специалист, который помог бы его найти.
«После операции по кохлеарной имплантации [вставки небольшого электронного устройства в ухо, которое стимулирует слух], мы смогли вернуть ей слух на одно ухо», — говорит ведущий доктор журнала Boston Дэвид Х. Юнг, доктор медицинских наук Массачусетс Глаз и Ухо .«После операции она принесла печенье, которое пекла для всей клиники, и больше не носила с собой доску».
Операция кохлеарной имплантации этой женщине — одна из многих историй успеха пациенток, обращавшихся к специалистам по лечению заболеваний уха, носа и горла (ЛОР). Думаете, пора назначить встречу? Вот четыре распространенных вопроса о здоровье ЛОР, на которые ответил доктор Юнг.
Доктор Юнг. Фото: Mass. Eye and Ear
Фото: Mass. Eye and Ear
ЛОР-специалисты (или отоларингологи) лечат широкий спектр заболеваний, но в первую очередь специализируются на заболеваниях уха, носа, горла, головы и шеи.Фактически, по данным Американской академии отоларингологов, почти половина пациентов, которые записываются на прием к своему лечащему врачу, страдают от ЛОР-проблемы.
«ЛОР охватывает почти все в голове и шее, кроме глаз, мозга и позвоночника», — говорит д-р Юнг. «О таких чувствах, как слух, обоняние и вкусовые ощущения, люди не задумываются, пока они не перестанут функционировать, и наша цель как специалистов — помочь восстановить их».
Какие состояния лечат ЛОР-специалисты?Может быть, вы певец с болью в горле или мать новорожденного с потерей слуха.Независимо от того, являются ли заболевания простыми или тяжелыми, ЛОР-специалисты могут предложить лечение на всех этапах жизни для большинства состояний, включая следующие:
Ухо: ушные инфекции, потеря слуха, головокружение, шум в ушах
Нос: ринит, синусит и заложенность носа
Горло: Боль в горле, охриплость голоса, гастроэзофагеальная рефлюксная болезнь (ГЭРБ), инфекции, опухоли горла, нарушения дыхательных путей и голосовых связок
Те, кто страдает от боли в шее и щитовидной железе, травм лица и проблем со сном, также могут лечиться у ЛОР-специалиста.
Когда мне следует обратиться к ЛОР-специалисту? Врачи первичной медико-санитарной помощи могут позаботиться о легких недомоганиях, но доктор Юнг рекомендует людям обращаться к ЛОР-специалисту по более сложным вопросам, таким как внезапная потеря слуха или затрудненное дыхание. Головокружение и проблемы с равновесием также могут быть ключевыми признаками ЛОР-проблемы. Доктор Юнг говорит, что даже если вы не уверены, стоит ли назначить встречу с вашим недугом: «Посещение ЛОР-специалиста никогда не является плохой идеей».
Фото предоставлено: Getty Images
Что я могу сделать, чтобы предотвратить ЛОР-расстройства?Поддержание хорошей гигиены — например, частое мытье рук — имеет решающее значение для борьбы с большинством ЛОР-проблем, возникающих в результате инфекций, особенно у маленьких детей.Чтобы избежать потери слуха, доктор Юнг предлагает делать все возможное, чтобы свести к минимуму шум в своей жизни.
«Самый главный совет, который я даю всем, — это защищать свои уши», — говорит он. «Избегать лучше всего, но беруши из пенопласта могут помочь снизить воздействие до безопасного уровня».
Дополнительный совет : Выбросьте ватные наконечники ® . Доктор Юнг говорит, что лучший способ очистить уши — это позволить им очистить себя и «смывать мазками только то, что вы видите».
Фото: Mass. Eye and Ear
Каждый человек в течение жизни сталкивается с проблемами ЛОР, но они не должны становиться нормой.Независимо от вашего недуга, ЛОР-специалисты, такие как доктор Юнг из Mass. Eye and Ear, могут помочь вам снова почувствовать себя самим собой.
«Как специализированная больница, мы действительно можем выйти за рамки и предложить новые лекарства от ЛОР-проблем», — говорит д-р Юнг. «Решение этих проблем и забота о людях… вот что мне нравится в своей работе и что меня мотивирует каждый день».
Чтобы узнать больше о здоровье ЛОР и записаться на прием к специалистам Mass. Eye and Ear, посетите MassEyeAndEar.орг.
Это платное партнерство между Massachusetts Eye and Ear и Boston Magazine’s City / StudioШокирующая фотография винограда, застрявшего в горле ребенка, повышает осведомленность о удушье
В Соединенных Штатах каждые пять дней ребенок будет умирать от удушья, а это всего лишь еда. Чаще всего это связано с едой, монетами и игрушками, удушье является основной причиной смерти и травм среди наших детей. «Что-то, о чем мы должны знать больше», — сказала блогер Анджела Хендерсон, когда разместила в Facebook рентгеновский снимок горла ребенка, застрявшего вместе с виноградом, где он с тех пор стал вирусным.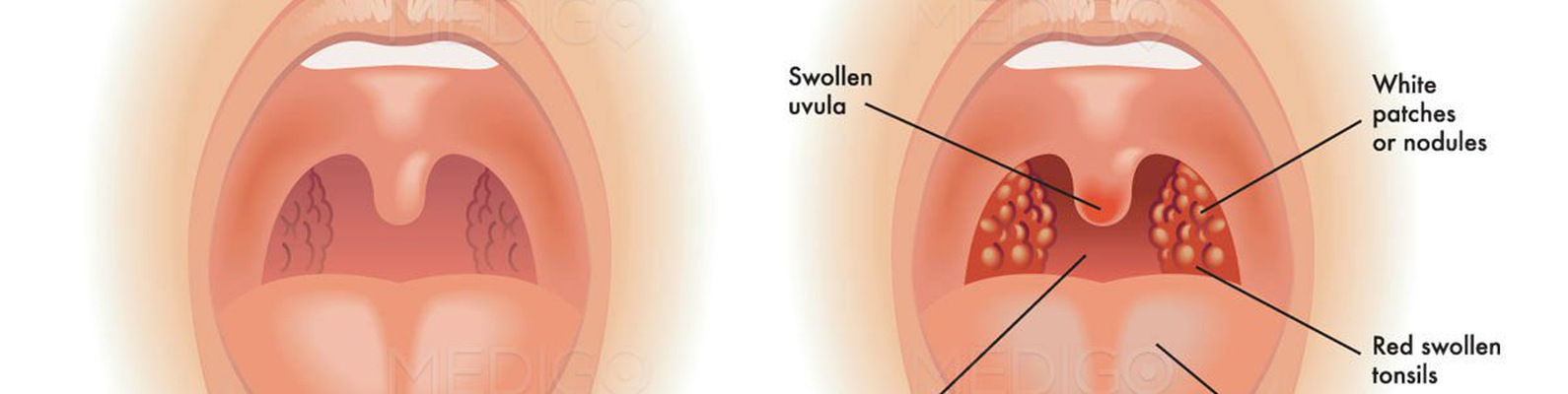
Этот контент импортирован от Третьей стороны. Вы можете найти тот же контент в другом формате или найти дополнительную информацию на их веб-сайте.
Рентгеновский снимок реального пациента из недавнего педиатрического случая. Виноград не двигался сам по себе, что означало общую анестезию и операцию для 5-летнего ребенка. Довольно ужасно, но мальчик — один из счастливчиков. (К сожалению, многие дети в его затруднительном положении не доживают до операции.Этот конкретный виноград был недостаточно большим, чтобы нарушить воздушный поток — к счастью, часть его дыхательных путей осталась открытой. И хотя изображение вызывает шок ( серьезно, довольно огорчает), оно призвано преподать важный урок.
«Помните, что не все дети пережевывают еду, спешат в школу, чтобы попасть на игровую площадку и т. Д.», — написала Хендерсон в Facebook, где она поблагодарила педиатра и мать ребенка за то, что они разрешили ей опубликовать изображение. «Если сомневаетесь, просто нарежьте чертов виноград [и] молодые помидоры.«
Американская академия педиатрии (AAP) полностью согласна. AAP обновила свою политику по предотвращению удушья еще в 2010 году, посоветовав родителям устать от небольших «удобных для детей» продуктов, которые могут действительно причинить вред. Такие продукты, как виноград, попкорн, орехи и хот-доги, являются частыми виновниками удушья, и детям младше четырех лет следует давать , а не . Мелкая моторика, необходимая для правильного измельчения пищи, и общее понимание того, что еда слишком велика, чтобы ее проглотить, остаются неполными в детстве, что делает вмешательство родителей критически важным.
Когда дело доходит до винограда (и продуктов, имеющих форму винограда), AAP рекомендует разрезать его на четвертинки, что эффективно меняет форму. Если четверть виноградины попадет не в ту трубу, вероятность полегания гораздо ниже, в отличие от круглой, похожей на пробку цельной виноградины, которая может отрезать дыхательные пути.
В последние годы AAP призвал Управление по санитарному надзору за качеством пищевых продуктов и медикаментов потребовать маркировку продуктов, которые представляют опасность удушья (например, виноград!). Хотя некоторые пищевые бренды и дистрибьюторы делают это добровольно, это еще не является обязательным.Они также обратились к производителям, предлагая переработать общие опасности удушья, чтобы снизить риск (для этого они сосредоточились в основном на дистрибьюторах хот-догов). Однако это утверждение отошло на второй план, когда интернет-комментаторы заявили, что родители должны нести ответственность за этот «редизайн», разрезав продукты. Что, согласитесь, на самом деле просто здравый смысл.
Пока хот-доги не перестанут быть хот-догами (и виноград перестанет быть виноградом), важно прислушиваться к советам Хендерсона и AAP.Разрежьте эти круглые продукты на четвертинки и не давайте детям продукты, которые они еще не готовы к употреблению — клиника Мэйо рекомендует обратиться к педиатру вашего ребенка, чтобы получить более подробную информацию о том, когда давать определенные продукты вашим растущим малышам (и их еще более маленькие рты).
[ч / т Daily Mail
Этот контент создается и поддерживается третьей стороной и импортируется на эту страницу, чтобы помочь пользователям указать свои адреса электронной почты.Вы можете найти больше информации об этом и подобном контенте на сайте piano.io.
Уход за трахеостомией: влажность и увлажнение
Влага внутри легких помогает разжижать слизь. Разжиженная слизь легче откашливается из легких. Когда слизь густая и липкая, откашляться труднее. Иногда он прилипает к дыхательным путям. Если слизь остается в легких, микробы могут расти в слизи и вызывать легочные инфекции.
Если вашему ребенку сделана трахеостома («трахеостомия»), густая липкая слизь также может прилипать к внутренней части трахеостомической трубки. Слишком много слизи может блокировать поступление воздуха в легкие и затруднять дыхание ребенка. Когда это произойдет, вам нужно заменить трахею.
Слишком много слизи может блокировать поступление воздуха в легкие и затруднять дыхание ребенка. Когда это произойдет, вам нужно заменить трахею.
Чтобы слизь оставалась влажной и жидкой, необходимо сделать две вещи: увлажнение и увлажнение.
Гидратация
Гидратация означает количество жидкости в организме. Слизь в легких может выводить жидкость из организма.Если тело сухое, то и слизь будет сухой. Если в организме достаточно жидкости, слизь будет влажной и жидкой. Лучший способ сохранить организм гидратированным — дать ребенку жидкости, чтобы он выпил жидкости.
Любая жидкость, которую пьет ваш ребенок, увлажняет тело. Важно помнить, что нужно давать разные жидкости, а не только воду. Посоветуйтесь с врачом или медсестрой вашего ребенка, чтобы узнать, сколько жидкости нужно вашему ребенку.
Увлажнение
Увлажнение означает количество влаги в воздухе, которым дышит ваш ребенок.Если воздух сухой, он высушит слизь в легких и трахею. Если воздух, которым дышит ваш ребенок, увлажнен (влажный), слизь впитает эту влагу и останется жидкой. Есть несколько способов увлажнить воздух, прежде чем он достигнет легких вашего ребенка. Метод, который вы используете, зависит от того, как долго вашему ребенку была сделана трахеостомия, от сухости воздуха и толщины слизи вашего ребенка. Увлажняйте воздух с помощью воротника для тумана, увлажнителя Humid-Vent ® , вентилятора или солевых аэрозолей.
Воротник туманаМанжета для тумана прикреплена к воздушному компрессору. Воздушный компрессор проталкивает воздух через бутылку с водой. Когда воздух проходит через воду, он собирает влагу. Затем увлажненный воздух поступает через трубку к ошейнику, расположенному над трахеей вашего ребенка ( Рис. 1 ). Эта влага представляет собой очень мелкий туман. НЕ образует «воду в легких». Он просто дает необходимую влагу воздуху, которым дышит ваш ребенок.
Когда ваш ребенок впервые получает трахею, большую часть времени
он должен носить противотуманный воротник.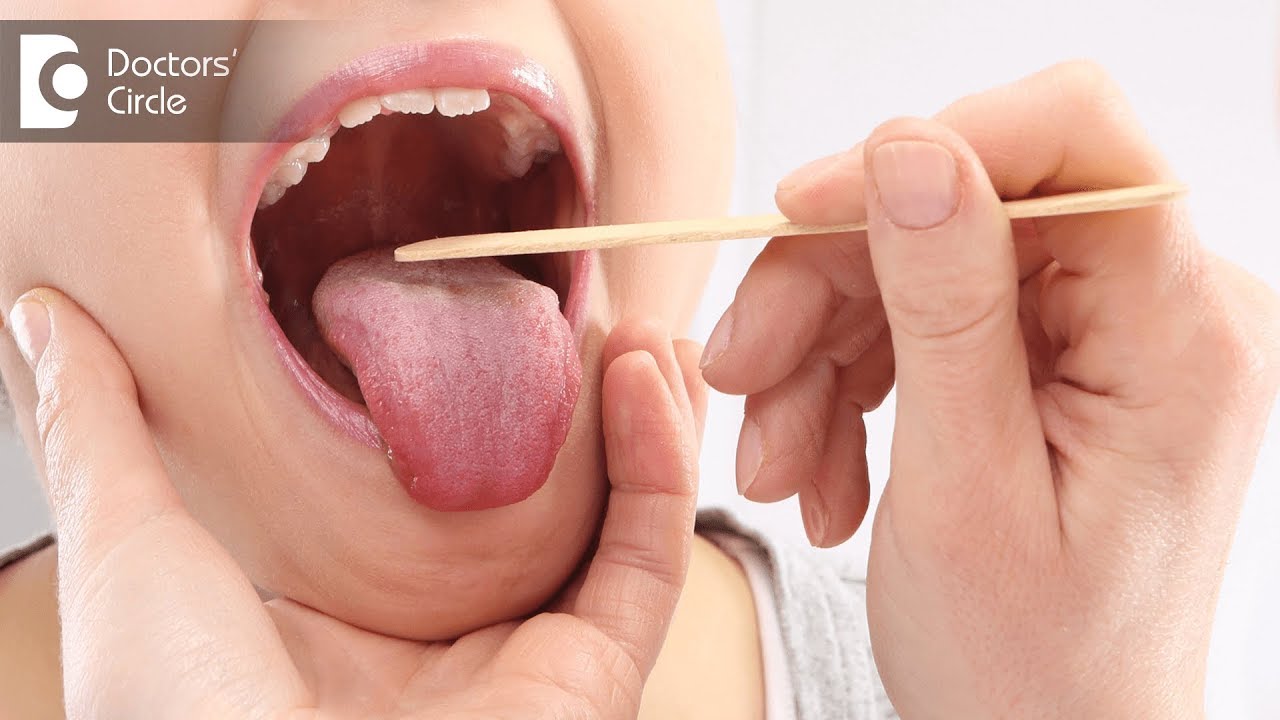 Даже надев противотуманный воротник, вы можете держать ребенка, кормить его и играть с ним. Через некоторое время он будет нуждаться в ошейнике только во время сна. Когда слизь
Даже надев противотуманный воротник, вы можете держать ребенка, кормить его и играть с ним. Через некоторое время он будет нуждаться в ошейнике только во время сна. Когда слизь
вашего ребенка становится густой, вам может потребоваться увеличить количество времени, которое он проводит с туманным воротником, прикрепленным к трахее, во время бодрствования.
Если вашему ребенку нужен кислород, он будет обеспечиваться концентратором и доставляться через воротник для тумана. Вашему ребенку необходимо постоянно носить ошейник, чтобы кислород не сделал
выделения слишком сухими.
Вентиляционное отверстие
Вентиляционное отверстие — это небольшой кусок пластика, напоминающий нос, который надевается на отверстие трахеи. Каждый конец вентиляционного отверстия состоит из рядов и рядов тонкой фильтровальной бумаги ( Рисунок 2 ). Фильтровальная бумага собирает влагу из воздуха, который выдыхает ваш ребенок (выдыхает). Затем, когда ваш ребенок вдыхает (вдыхает), воздух проходит через вентиляционное отверстие и собирает влагу с фильтровальной бумаги. Воздух, который достигает легких вашего ребенка, увлажняется.
Увлажнитель одноразовый, не подлежит очистке . Если ваш ребенок кашляет, во влажное отверстие попадает слизь, выбросьте ее и возьмите чистую. Каждое вентиляционное отверстие рассчитано на работу в течение нескольких часов, после чего его необходимо заменить.
Вентиляционные отверстияможно приобрести у поставщика медицинского оборудования.
Отлучение ребенка от ошейника или увлажнителя
Если у вашего ребенка нет проблем с очень густой слизью, он привыкнет без противотуманного воротника
днем и будет пользоваться им только ночью.Важно отучать вашего ребенка медленно, от использования противотуманного воротника, когда он бодрствует, и постепенно заменить его на увлажнитель. Чтобы отучить ребенка от груди, выполните следующие действия:
- Начните с использования увлажнителя вместо тумана в течение 1 часа в первый день.

- Увеличивайте время, в течение которого у вашего ребенка снимается воротник для защиты от тумана (и используется вентиляция для увлажнения), на 1 час каждый день. Делайте это до тех пор, пока ребенок не будет носить воротник для защиты от тумана только во время сна.
- Отлучать от увлажнителя только по указанию лечащего врача. Если ваш врач говорит, что это нормально, отключите увлажнитель от на 1 час, пока ваш ребенок не спит. Увеличивайте время без увлажнителя на 1 час каждый день, как вы это делали с воротником для тумана. Через некоторое время ваш ребенок сможет обходиться без увлажнителя в течение дня.
Солевые аэрозоли
Аэрозоль (AIR o sol) представляет собой туман. В нем могло быть лекарство. Чтобы выделения не загустели, используйте солевые аэрозоли. Аэрозоли помогают облегчить проблемы с дыханием.Вам
понадобится:
- Аэрозольный аппарат (компрессор)
- Трубки
- 1 или 2 небулайзера (емкость, в которую наливается лекарство)
- Стерильные ампулы с физиологическим раствором
- Белый уксус для очистки оборудования (или дезинфицирующее средство, рекомендованное вашей компанией по уходу за домом)
Как получить аэрозольный аппарат
- Чтобы получить аэрозольный аппарат, вам необходим рецепт врача. Часто персонал в кабинете врача закажет вам аппарат.
- Аэрозольный аппарат имеется у нескольких различных компаний-поставщиков медицинских товаров. Большинство из них позволяют арендовать или приобрести аэрозольный аппарат. Возможно, вы захотите сравнить затраты перед заказом, потому что стоимость аппарата зависит от компании-поставщика медицинских товаров. Многие страховые компании или Medicaid. / Medicare оплатит часть или всю стоимость.
- Обычно кто-то из компании-поставщика доставит машину к вам домой и покажет вам, как ее использовать и ухаживать за ней.

Как проводить аэрозольную обработку
Открытие лекарства и подключение аппарата
- Хорошо вымойте руки.
- Отвинтите небулайзер и снимите крышку с камеры.
- Физический раствор вы получите в аптеке в пластиковом флаконе или флаконе. Он готов к использованию в машине. Откройте флакон с физиологическим раствором ( Рисунок 4 ) и поместите все это в камеру небулайзера ( Рисунок 5 ).
- Удерживая камеру неподвижно, закрутите крышку обратно на камеру ( Рисунок 6 ).
- Присоедините маску к верхней части колпачка небулайзера (, рис. 7, ).
- Подсоедините один конец трубки к нижней части небулайзера, а другой конец трубки к аэрозольной машине (, рис. 8, ). Не имеет значения, какой конец трубки прикреплен к машине.
- Подключите аэрозольный аппарат к розетке. Не используйте удлинитель. Включите аппарат.
После каждого лечения
- Выключите машину.
- Снимите распылитель с трубки.
- Отвинтите верхнюю половину (колпачок распылителя) от нижней половины (камеры) распылителя.Снимите внутреннюю перегородку. ( Изображение 3 ) Примечание: Небулайзер не будет работать, если в нем нет съемной перегородки.
- Вымойте детали водой с мылом и хорошо ополосните.
- Дайте оборудованию высохнуть на чистом бумажном полотенце.
- Храните оборудование и лекарства в недоступном для детей месте.
- Проверьте распылитель и трубки на наличие разрывов и трещин. Выбросьте сломанное или треснувшее оборудование. Не забудьте заказать новое оборудование при необходимости.
Как очистить аэрозольное оборудование
Ежедневно — После отключения устройства от сети очищайте внешнюю часть устройства влажной тканью. Не мойте трубки или компрессор.
Не мойте трубки или компрессор.
Очистите распылитель, чтобы убить бактерии и удалить налет. Все части, прикрепленные к трубке, можно и нужно мыть. Разберите его и промойте в теплой мыльной воде. (Посмотрите буклет или видео, которые прилагаются к машинке вашего ребенка. Многие небулайзеры можно мыть в посудомоечной машине.)
Один раз в неделю — Продезинфицируйте оборудование с помощью раствора уксуса или дезинфицирующего средства, рекомендованного вашей компанией по уходу на дому:
- Чтобы приготовить раствор уксуса: смешайте одну чашку воды с одной чашкой белого уксуса (похожего на воду).
- Разберите небулайзер и поместите детали в чистую кастрюлю или миску.
- Налейте в миску достаточно раствора уксуса, чтобы покрыть детали и дайте им впитаться в течение получаса.
- Вымойте мундштук или маску горячей мыльной водой.
- Промойте оборудование водой и высушите на воздухе на чистом бумажном полотенце.
- Если фильтр на аэрозольной машине темно-коричневый, установите новый. Следуйте инструкциям производителя по замене фильтра. Всегда держите под рукой дополнительный фильтр. Если вам нужен новый, обратитесь к провайдеру.
- Храните оборудование и лекарства вне досягаемости вашего ребенка. Небулайзер можно хранить внутри аппарата вместе с трубкой.
Уход за трахеостомией: влажность и гидратация (PDF)
HH II-197 3/12, пересмотрено 17.11 Copyright 2012, Национальная детская больница
Стеноз поясничного и шейного отдела позвоночника
Стеноз позвоночного канала — это сужение нервных проходов спины и / или шеи, называемое нервным отверстием (или нейрофораменом) и / или позвоночным каналом.Когда это происходит, нервные структуры и / или спинной мозг могут сдавливаться (например, защемление нерва), что вызывает воспаление, раздражение и боль. Когда поражен поясничный отдел позвоночника, это состояние называется стенозом поясничного отдела позвоночника , а при поражении шеи — стенозом шейного отдела позвоночника . Хотя стеноз позвоночного канала может быть обнаружен в любой части позвоночника, наиболее часто поражаются области поясницы и шеи. Самый главный симптом — боль.
Хотя стеноз позвоночного канала может быть обнаружен в любой части позвоночника, наиболее часто поражаются области поясницы и шеи. Самый главный симптом — боль.
Стеноз поясничного отдела позвоночника может вызывать боль в пояснице, которая распространяется (распространяется вниз) на ягодицы и ноги.Источник фото: 123RF.com.
Что вызывает стеноз позвоночного канала?
Некоторые пациенты рождаются с этим сужением, но чаще всего стеноз позвоночного канала наблюдается у пациентов старше 50 лет. У этих пациентов стеноз является постепенным результатом старения и «износа» позвоночника во время повседневной деятельности.
Скорее всего, это генетическая предрасположенность к этому, поскольку только у меньшинства людей развиваются серьезные симптоматические изменения. С возрастом связки позвоночника могут утолщаться и затвердевать (это называется кальцификацией).Кости и суставы также могут увеличиваться в размерах и образовываться костные шпоры (так называемые остеофиты).
Выпуклость или грыжа межпозвоночного диска также распространены. Также возникает спондилолистез (сползание одного позвонка на другой), который приводит к сдавлению.
Когда эти состояния возникают в области позвоночника, они могут вызвать сужение позвоночного канала, создавая давление на спинномозговой нерв.
Стеноз позвоночного канала развивается, когда нервы в позвоночнике сдавливаются. Источник фото: Shutterstock.
Симптомы стеноза позвоночного канала
Само сужение позвоночного канала обычно не вызывает каких-либо симптомов стеноза позвоночного канала.Именно тогда, когда воспаление нервов происходит на уровне повышенного давления, пациенты начинают испытывать проблемы.
Пациенты со стенозом поясничного отдела позвоночника могут чувствовать боль, слабость или онемение в ногах, икрах или ягодицах. В поясничном отделе позвоночника симптомы часто усиливаются при ходьбе на короткие расстояния и уменьшаются, когда пациент сидит, наклоняется вперед или ложится.
Стеноз шейного отдела позвоночника может вызывать аналогичные симптомы в плечах, руках и ногах; также могут возникать неуклюжесть рук и нарушения походки и равновесия.
У некоторых пациентов боль начинается в ногах и распространяется вверх к ягодицам; у других пациентов боль начинается выше в теле и распространяется вниз. Это называется «сенсорным маршем».
Боль может исходить, как ишиас, или быть схваткообразной. В тяжелых случаях боль может быть постоянной.
Тяжелые случаи стеноза также могут вызывать проблемы с мочевым пузырем и кишечником, но это случается редко. Также редко, если вообще возникает, параплегия или значительная потеря функции.
Как диагностируют стеноз позвоночного канала
Прежде чем поставить диагноз стеноза, врачу важно исключить другие состояния, которые могут иметь похожие симптомы. Для этого большинство врачей используют комбинацию инструментов, в том числе:
История болезни: Врач сначала попросит пациента описать любые симптомы, которые у него или нее есть, и то, как эти симптомы менялись с течением времени. Врачу также необходимо знать, как пациент лечил эти симптомы, в том числе какие лекарства он пробовал.
Медицинский осмотр: Затем врач осмотрит пациента, проверив любые ограничения движений в позвоночнике, проблемы с равновесием и признаки боли. Врач также будет искать любую потерю рефлексов конечностей, мышечную слабость, потерю чувствительности или аномальные рефлексы, которые могут указывать на поражение спинного мозга.
Визуализирующие тесты: После осмотра пациента врач может использовать различные тесты, чтобы посмотреть на внутреннюю часть тела. Примеры этих тестов включают:
- Рентген — эти тесты могут показать структуру позвонков и очертания суставов, а также обнаружить обызвествление.
- МРТ (магнитно-резонансная томография) — этот тест дает трехмерное изображение частей спины и может показать спинной мозг, нервные корешки и окружающие пространства, а также увеличение, дегенерацию, опухоли или инфекцию.

- Компьютерная аксиальная томография (компьютерная томография) — этот тест показывает форму и размер позвоночного канала, его содержимого и окружающих его структур. Он показывает кости лучше, чем нервную ткань.
- Миелограмма — жидкий краситель вводится в позвоночник и выглядит белым на фоне кости на рентгеновском снимке.Миелограмма может показать давление на спинной мозг или нервы из-за грыжи межпозвоночных дисков, костных шпор или опухолей.
- Сканирование костей — В этом тесте используется введенный радиоактивный материал, который прикрепляется к кости. Сканирование костей может обнаружить переломы, опухоли, инфекции и артрит, но не может отличить одно заболевание от другого. Поэтому сканирование костей обычно выполняется вместе с другими исследованиями.
Нехирургическое лечение стеноза позвоночного канала
Существует несколько способов лечения стеноза позвоночника без хирургического вмешательства.К ним относятся:
- Лекарства , включая нестероидные противовоспалительные препараты (НПВП) для уменьшения отека и боли и анальгетики для облегчения боли.
- Инъекции кортикостероидов (эпидуральные инъекции стероидов) могут помочь уменьшить отек и облегчить острую боль, которая распространяется к бедрам или ноге. Такое обезболивание может быть только временным, и пациентам обычно не рекомендуют делать более 3 инъекций в течение 6 месяцев.
- Отдых или ограниченная активность (это может варьироваться в зависимости от степени поражения нервов).
- Физическая терапия и / или предписанные упражнения для стабилизации позвоночника, повышения выносливости и гибкости.
Хирургическое лечение стеноза позвоночного канала
Во многих случаях нехирургические методы лечения не лечат состояния, вызывающие стеноз позвоночного канала; однако они могут временно облегчить боль. В тяжелых случаях стеноза часто требуется хирургическое вмешательство.
В тяжелых случаях стеноза часто требуется хирургическое вмешательство.
Целью хирургии стеноза позвоночного канала является уменьшение давления на спинной мозг или спинномозговой нерв путем расширения позвоночного канала.Это делается путем удаления, обрезки или повторного совмещения задействованных частей, которые создают давление.
Самая распространенная операция на поясничном отделе позвоночника называется декомпрессивной ламинэктомией , при которой удаляются пластинки (крыша) позвонков, чтобы освободить место для нервов. Хирург может выполнить ламинэктомию со сращением позвонков или без удаления части диска. Для улучшения сращения и поддержки нестабильных участков позвоночника можно использовать различные приспособления (например, винты или стержни).
К другим видам хирургического лечения стеноза относятся следующие:
- Ламинотомия: Когда удаляется только небольшая часть пластинки для уменьшения давления на нервные корешки
- Фораминотомия: Когда отверстие (область, где нервные корешки выходят из позвоночного канала) удаляется, чтобы увеличить пространство над нервным каналом. Эта операция может выполняться отдельно или вместе с ламинотомией
- Медиальная фасетэктомия: Когда часть фасетки (костная структура в позвоночном канале) удаляется для увеличения пространства
- Передняя шейная дискэктомия и спондилодез (ACDF): Шейный отдел позвоночника достигается через небольшой разрез в передней части шеи.Межпозвоночный диск удаляется и заменяется небольшой костной пробкой, которая со временем соединит позвонки.
- Цервикальная корпэктомия: Когда часть позвонка и прилегающие межпозвонковые диски удаляются для декомпрессии шейного отдела спинного мозга и спинномозговых нервов. Костный трансплантат, а в некоторых случаях металлическая пластина и винты, используются для стабилизации позвоночника.
- Ламинопластика: Задний доступ, при котором шейный отдел позвоночника достигается от задней части шеи и включает хирургическую реконструкцию задних элементов шейного отдела позвоночника, чтобы освободить больше места для позвоночного канала.

Если нервы были сильно повреждены до операции, у пациента может сохраняться некоторая боль или онемение после операции. Или может вообще не быть улучшений. Кроме того, дегенеративный процесс, вероятно, будет продолжаться, и боль или ограничение активности могут появиться снова через 5 или более лет после операции.
Большинство врачей не будут рассматривать хирургическое лечение стеноза позвоночника, если не будут опробованы нехирургические методы лечения в течение нескольких месяцев. Поскольку все хирургические процедуры сопряжены с определенным риском, пациентам рекомендуется обсудить все варианты лечения со своим врачом, прежде чем решать, какая процедура лучше всего.
Пробки для пункции при сухости глаз
Дом Условия »Пунктальные пробкиМэрилин Хэддрил; при участии и обзоре Роберта Л. Эпштейна, MD
Пунктальные пробки — это крошечные биосовместимые устройства, которые можно вставлять в слезные каналы, чтобы заблокировать дренаж. Это увеличивает слезную пленку глаза и поверхностная влажность, чтобы помочь облегчить некоторые формы сухого глаза. Эти устройства, также известные как пробки слезной точки или окклюдеры, часто имеют размер не больше рисового зерна.
Пунктальные пробки обычно рассматриваются, когда глазные капли, отпускаемые без рецепта или по рецепту, не могут облегчить состояние сухого глаза.
Два основных типа заглушек для слезных каналов:
Полуперманентные , обычно изготавливаются из долговечных материалов, таких как силикон.
Растворимый , сделанный из таких материалов, как коллаген, который в конечном итоге поглощается организмом.
Временные или рассасывающиеся пробки слезных точек обычно сохраняются от нескольких дней до нескольких месяцев.Эти типы заглушек могут использоваться в таких случаях, как предотвращение сухости глаз после LASIK, если вы решите провести рефракционную операцию.
Растворимые временные пробки слезных точек иногда используются, чтобы определить, работает ли лечение при вашем состоянии сухого глаза. Если это так, то можно рассмотреть вариант с полупостоянными пробками слезных точек.
Как вставляются заглушки для прохождения через слезные каналы?
В зависимости от типа выбранной пробки слезного канала ваш глазной врач сначала может использовать специальный инструмент для измерения размера отверстий слезных протоков (точки).Это помогает определить правильный размер пробки слезной точки, необходимой для блокирования дренажа в канале и надежного удержания ее на месте.
Многим офтальмологам требуется только осмотр глаза крупным планом с освещением, чтобы определить размер и тип пробки слезной точки, которая вам нужна. В некоторых случаях может использоваться универсальный штекер точки.
Чтобы подготовить вас к процедуре, некоторые глазные врачи используют местный анестетик перед тем, как вставить пробку слезы. Во многих случаях анестезия не требуется.
Каждое веко имеет одну точку, расположенную по его внутреннему краю около носа. Пробки для пункции могут быть вставлены в точки нижнего века, верхнего века или обоих. Инструмент может использоваться для расширения отверстия слезного протока для облегчения введения.
Некоторые пробки слезных точек вставляются непосредственно в точку, чтобы их можно было увидеть и при необходимости удалить механически.
Другие пробки слезных точек вводятся глубже в каналец, где они не видны. Эти типы заглушек слезных протоков — технически называемые интраканаликулярными заглушками — не выступают из точки.Их нельзя увидеть или почувствовать, и они автоматически соответствуют форма полости. В редких случаях, когда необходимо удаление, интраканаликулярные пробки извлекаются путем их промывания.
За исключением легкого начального дискомфорта, вы не должны ощущать пробку слезной точки, когда она находится на месте. Сразу после процедуры вы сможете поехать домой и вернуться к обычным занятиям.
Пробки слезного канала Побочные эффекты и проблемы
Обычно установка пробки слезного канала протекает без осложнений и редко вызывает серьезные побочные эффекты или проблемы.
Чрезмерное слезотечение (эпифора) и слезотечение могут возникнуть, если пробка слезной точки выполняет свою работу слишком хорошо. В этом случае вам может потребоваться обратиться к офтальмологу для удаления пробки или замены пробки другим типом, чтобы лучше контролировать количество слез на вашем глазу.
Смещение или потеря вилки — обычное явление, которое может происходить по многим причинам, например, когда люди протирают глаза и случайно выбивают устройство.
Глазные инфекции могут возникать, хотя и редко, в связи с устройствами.Каналикулит возникает в результате редкой реакции на закупорку слезных точек с такими симптомами, как отек и желтоватые выделения из слезного протока. Такие инфекции могут возникать в результате инфекций верхних дыхательных путей, когда сморкание под давлением может вытеснить микробы из носовой полости обратно в канальцы. В этих случаях вам может потребоваться лечение местными антибиотиками, пероральными антибиотиками и / или удаление пробки точки точки.
Другие необычные осложнения могут возникнуть при неожиданном переносе штекера. за пределы целевой области и глубже в дренажные каналы глаза.Это может вызвать закупорку, ведущую к таким состояниям, как дакриоцистит, с отеком, болью и дискомфортом.
Когда следует снимать заглушки для пункции?
Хотя полупостоянные пробки слезных точек могут служить бесконечно долго, они также легко удаляются.
Если вы чувствуете дискомфорт или подозреваете, что у вас глазная инфекция или другое осложнение, обязательно сообщите об этом своему окулисту.
Если удаление считается необходимым, ваш глазной врач может использовать щипцы для
возьмитесь за вилку и извлеките ее.Другой метод удаления предполагает промывание
физиологическим раствором, который заставляет пробку слезной точки выйти в
нос или горло, откуда вытекают слезные протоки.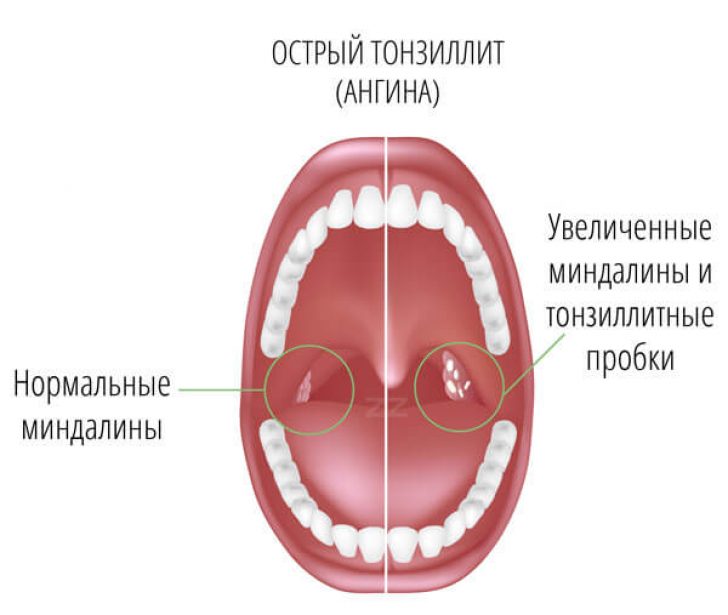
Страница обновлена в январе 2021 г.
Начинаются ли роды, когда вы их теряете? (Фото)
Есть некоторые моменты беременности, о которых мало говорят. Как и лохия , — нормальное послеродовое кровотечение. Или vernix , сырное белое вещество, покрывающее кожу новорожденного.Или, конечно, слизистая пробка .
Слизистая пробка Видео:
Из этого поста вы узнаете…
Что такое слизистая пробка?
Слизистая пробка — это то, на что это похоже, пробка из слизи. Во время беременности слизистая пробка образуется в шейке матки и блокирует цервикальный канал. Его задача — защитить вашу матку от нежелательных бактерий и патогенов, которые могут проникнуть внутрь, например, в результате сексуальной активности или вагинальных обследований.(источник)
Выделения из шейки матки и повышение уровня эстрогена и прогестерона начинают формировать слизистую пробку на ранних сроках беременности, когда яйцеклетка попадает в матку. Несмотря на то, что пробка сохраняется до конца беременности, ваше тело постоянно создает новую слизь, чтобы она оставалась свежей.
Научитесь иметь чудесные роды — Промо-курс «Рождение ребенка» [В статье]
(не вставая с дивана)
Посмотреть какКак выглядит слизистая пробка?
- Цвет: Может быть прозрачным, белым, зеленым, желтым, слегка розовым или коричневым.(Похоже на слизь, которая выделяется из носа и горла.
 ) Обычно они не совсем белые с розовыми полосками.
) Обычно они не совсем белые с розовыми полосками. - Текстура: Он имеет студенистый вид и густой в шейке матки, но обычно становится жидким и более жидким после изгнания.
- Размер: Слизистая пробка составляет около 4-5 сантиметров в длину или около 1 унции в объеме. Если ваше тело не вытесняет пробку сразу, это может показаться гораздо меньшим.
Фотографии слизистой пробки
Все еще не знаете, чего ожидать? Несколько читателей Mama Natural щедро предоставили эти фотографии своих слизистых пробок.
Фотография слизистой пробки 02 Mama Natural Это фото от мамы, у которой за шесть часов до рождения второго ребенка на 40 неделе 4 дня беременности пропала слизистая пробка.
Фотография слизистой пробки 01 Mama Natural Это фото от мамы, которая потеряла слизистую пробку на 38 неделе и 1 день. Через 12 часов у нее начались ранние роды, и через 14 часов у нее родилась девочка.
Слизистая пробка, фото 03 Mama Natural Эта мама потеряла слизистую пробку 24 июня рано утром, а 27 июня незадолго до обеда родила дочь.
Как узнать, что у вас пропала слизистая пробка?
Когда ребенок «падает» и опускается ниже в таз, начинается процесс раскрытия шейки матки. Когда шейка матки начинает «созревать» и размягчаться при подготовке к родам, слизистая пробка перестает крепко держаться на месте и выпадает. Эти изменения в шейке матки могут привести к разрыву капилляров, из-за чего слизистая пробка приобретет розовый оттенок.
- Некоторые женщины сразу теряют большую часть слизистой пробки. Если вы не в первый раз пытаетесь обойти блокаду, ваша шейка матки более эластична, поэтому вероятность того, что пробка выйдет цельной, с небольшим количеством крови или без нее, будет гораздо выше.
- У других женщин слизистая пробка теряется постепенно.
 — даже в течение нескольких недель.
— даже в течение нескольких недель.
Пробка обычно выбрасывается после похода в дамскую комнату или во время душа, что затрудняет наблюдение. Поскольку во время беременности выделения из влагалища в любом случае увеличиваются, вы можете даже не заметить этого!
Через какое время после потери слизистой пробки у вас начнутся роды?
Потеря слизистой пробки обычно означает, что ваше тело готовится к родам. В конце концов, это одна из основных линий защиты между вашей маткой и внешним миром. Ваша шейка матки, вероятно, сглаживается или расширяется, или и то, и другое, чтобы подготовиться к важному дню. Сглаживание — это когда шейка матки истончается и растягивается, а при расширении — когда она открывается. (источник)
Как скоро начнутся роды после их потери?
Даже если ваше тело подает признаки подготовки к родам, пока что не берите сумку для родов. Рождение может быть через несколько часов, а может быть через несколько недель. Это зависит от каждой женщины, и ответа формочки для печенья нет. (источник)
- Если это ваш первый ребенок, , то, скорее всего, до начала родов может пройти несколько дней или недель.
- Если это не ваш первый ребенок, , то у вас больше шансов попасть в лагерь «родить через несколько часов».
Здесь действительно нет определенного графика.
Что делать, если / когда вы потеряете слизистую пробку
- Если вам 37-42 недели, и вы определенно потеряли слизистую пробку, а выделения нормального цвета, это просто означает, что в ближайшем будущем появится ребенок.Пора подождать. (источник)
- Если потеря слизистой пробки сопровождается схватками, которые увеличиваются по интенсивности и продолжительности, и / или у вас отходит вода, значит, схватки уже начались, и вам необходимо связаться с бригадой родовспоможений.

Следует ли мне вызывать врача после потери слизистой пробки?
Если слизистая пробка сопровождается большим количеством ярко-красной крови, около 1 столовой ложки или более, это может быть поводом для беспокойства, и вам следует обратиться к акушерке или врачу. Поскольку это может быть признаком таких осложнений, как предлежание плаценты, важно сразу же поговорить со своим лечащим врачом.
Отслойка плаценты — более редкое заболевание, которое также может вызывать ярко-красное кровотечение. Во время отслойки плаценты плацента частично или полностью отделяется от стенки матки. (источник)
Мама-Натуральные роды-Учебник-роды-роды
Когда женщины обычно теряют слизистую пробку?
Если вы еще не потеряли свой, вам может быть интересно, когда это произойдет. Ваше тело обычно избавляется от пробки между 37 и 42 неделями беременности. Это может случиться даже тогда, когда вы выталкиваете ребенка! (Да, это случилось со мной во время моих 3-х родов.) Некоторые женщины могут потерять его на ранних сроках беременности — организм будет производить больше слизи, чтобы защитить вашего ребенка.
Когда ваше тело начинает готовиться к родам, шейка матки смягчается или становится тоньше и шире, и вы естественным образом избавляетесь от слизистой пробки. Некоторые женщины на поздних сроках беременности могут также потерять слизистую пробку или ее часть после полового акта или внутреннего осмотра.
Вот анимация того, что происходит, когда вы теряете слизистую пробку прямо перед родами
слизь-пробка-выделения-мама-натуральный
Что произойдет, если я выйду из розетки раньше срока?
Несмотря на то, что это ранний признак родов, слизистая пробка может в некоторой степени восстановиться, если она исчезнет раньше, чем через 37 недель. Пока не начались схватки и не осталось много ярко-красной крови, обычно не о чем беспокоиться. (источник)
Пока не начались схватки и не осталось много ярко-красной крови, обычно не о чем беспокоиться. (источник)
Однако, если он утерян до 37-недельного периода, обязательно сообщите об этом вашей акушерке, чтобы она могла следить за происходящим. Его потеря на ранних сроках беременности может указывать на преждевременные роды.
Существует ли риск заражения из-за преждевременной потери слизистой пробки?
Если вам случится вставить пробку на ранних сроках беременности, она, скорее всего, восстановится. (источник) Даже если он не регенерирует, у вас все еще есть амниотический мешок, окружающий ребенка, защищающий его от инфекций и патогенов.
Амниотический мешок — это последняя линия защиты между внешним миром и вашим ребенком, но слизистая пробка действительно является серьезным препятствием, когда дело доходит до уничтожения поступающих патогенов. Если вы рано его потеряли, медицинские работники могут порекомендовать вам воздержаться от половой жизни. Они также посоветуют вам не плавать в городском бассейне, озере или где-либо еще, где есть риск заражения.
Есть ли разница между слизистой пробкой и кровавым шоу?
Кровавое шоу против слизистой пробки: в чем разница между слизистой пробкой и кровавым шоу?Хотя слизистая пробка может быть слегка розовой или даже иметь полосы крови, это не обязательно то же самое, что кровавое шоу.(источник)
- Кровавое шоу: Термин кровавое шоу используется, когда из влагалища выходит кровь, смешанная с небольшим количеством слизи. Это вязкая слизь, которая может появиться после влагалищного осмотра и обычно во время родов как признак прогресса. (источник)
- Слизистая пробка: Слизистая пробка — это толстая студенистая пробка из слизи, которая иногда — но не всегда — окрашена кровью. (источник)
Резюме
Итак, на обзор, слизистая пробка:
- Может быть разных цветов, но обычно желатиновый кремовый с розовыми полосами или без них
- Можно проиграть рано, если ваша родословная знает
- Не повод для беспокойства, если только вы не потеряете более 1 столовой ложки крови
- Может или не может дать толчок труду
- Не обязательно то же самое, что кровавое шоу
Мой опыт работы со слизистой пробкой
Во время моей первой беременности я потеряла слизистую пробку и не знала, что это было.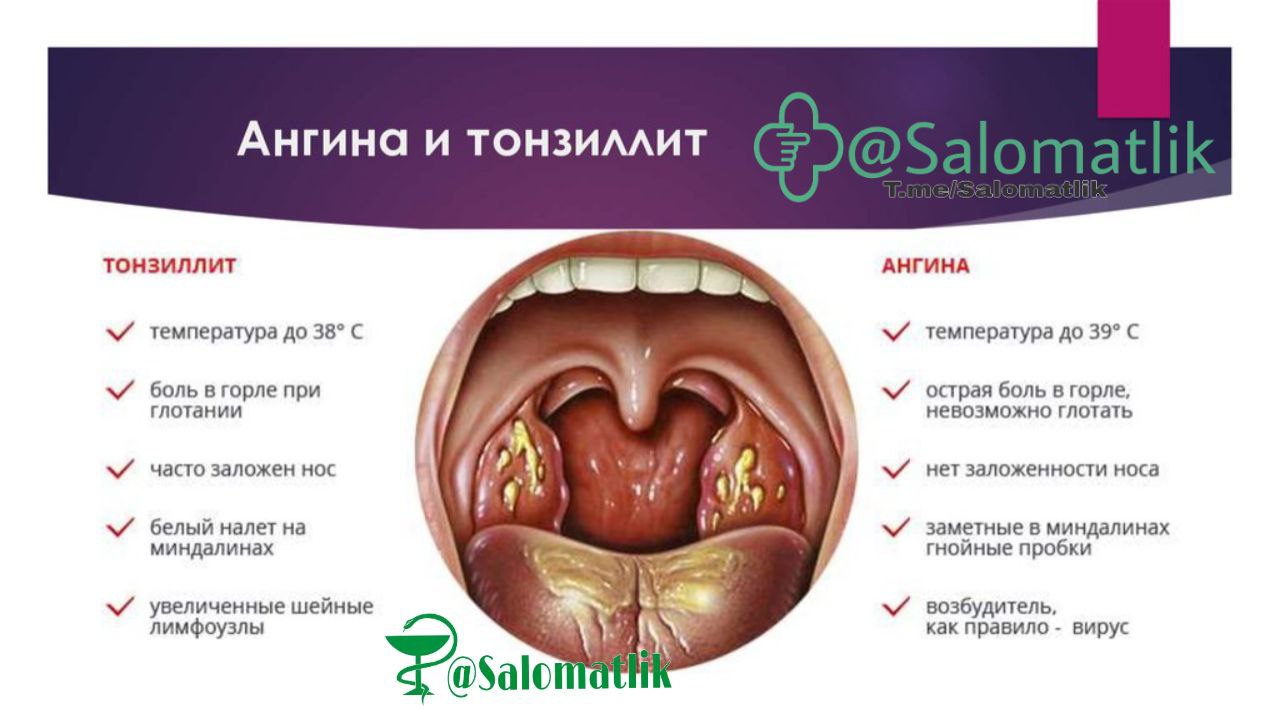 Для меня он был очень жидким и в основном прозрачным. Я проснулся и почувствовал, как писала в штаны. Я подумала, что у меня отошла вода, и пошла в акушерку. Она проверила pH и сказала мне, что это пробка. Мои роды начались через 12 часов. (Кстати, я никогда не видел этого кровавого шоу.)
Для меня он был очень жидким и в основном прозрачным. Я проснулся и почувствовал, как писала в штаны. Я подумала, что у меня отошла вода, и пошла в акушерку. Она проверила pH и сказала мне, что это пробка. Мои роды начались через 12 часов. (Кстати, я никогда не видел этого кровавого шоу.)
Со своим вторым рождением я ни разу не видел слизистой пробки или кровавого шоу.
При моем третьем рождении пробка вылетела, пока я толкал! Да, в первый раз я вытолкнул эту штуку. Это было похоже на популярную детскую «слизь».«Это был непрозрачный цвет с оттенками розового и красного. Прямо перед этим я увидел кровавое шоу, и у меня отошла вода.
Опыт других натуральных мам со слизистой пробкой
Я попросил мам на моей странице в Facebook рассказать, когда они потеряли слизистую пробку и начались ли вскоре после этого роды. Вот некоторые из их ответов.
- Я теряла свою с каждой беременностью, так как перед родами у меня были легкие спазмы.Всего несколько часов назад. Похоже на розовый и прозрачный клубок соплей размером с ладонь . — Дженнора В.
- Оба моих ребенка родились на 37 неделе. Никогда не видел этого со своим первым, но со вторым я пролил свой курс на 10 дней. У меня были легкие схватки, и я выглядела как большое количество спермы с оттенком крови, разного размера. Такой грубый, но такой естественный. — Брук В.
- С моим первым, я потерял его понемногу, начиная с нескольких дней до родов.Со своим вторым я потеряла его на полпути. — Тара К.
- Мой потерял около полутора часов в родах. Напомнил мне водоросли, только красные. — Кристи Ю.
- Я вообще не помню, чтобы видел свою. Я попал в больницу на 6 см и все еще ничего не видел. Могли появиться позже, но я не знаю, как у меня все еще могла быть вилка на 6 см! — Ханна М.
- Несмотря на то, что у меня пятеро детей, я никогда не видел слизистой пробки.







 ) Обычно они не совсем белые с розовыми полосками.
) Обычно они не совсем белые с розовыми полосками. — даже в течение нескольких недель.
— даже в течение нескольких недель.
