АНТИБИОТИКИ в лечении острых бронхитов у детей | #01/01
Какова основная этиологическая причина острых и рецидивирующих бронхитов?
Какова тактика выбора антибактериальных препаратов?
Бронхит является одним из самых распространенных инфекционных заболеваний респираторного тракта у детей и, казалось бы, не представляет особой проблемы для врача-педиатра. Однако это весьма обманчивое впечатление. Существует множество нерешенных вопросов, связанных с терминологией, этиологией и патогенезом этого заболевания, а также влиянием экологических, аллергических и иных агрессивных факторов. Все это создает ряд объективных трудностей и в интерпретации клинических данных, и в выборе тактики терапии.
Прежде всего остановимся на определении понятий. В настоящее время принято выделять три клинические формы бронхита: острый, рецидивирующий и хронический [5]. Острый бронхит встречается в любом возрастном периоде жизни человека и представляет собой острое самокупирующееся (т.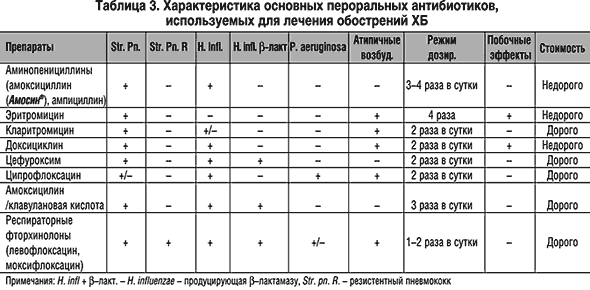
Острый бронхит, если он не сопровождается клинически выраженными признаками обструкции, принято обозначать как острый простой бронхит, или просто острый бронхит.
В отличие от него острый обструктивный бронхит характеризуется тем, что воспаление слизистой оболочки бронхов сопровождается сужением и/или закупоркой дыхательных путей за счет отека и гиперплазии слизистой оболочки, гиперсекреции слизи или развития бронхоспазма. Возможен сочетанный характер бронхообструкции. Обструктивный бронхит несколько чаще регистрируется у детей раннего возраста, т.
Одной из клинических форм острого воспаления слизистой оболочки бронхов является бронхиолит. Он, по сути, представляет собой клинический вариант острого обструктивного бронхита, но в отличие от последнего характеризуется воспалением слизистых оболочек мелких бронхов и бронхиол. Этим определяются клинические особенности заболевания, его тяжесть и прогноз. Бронхиолит встречается преимущественно у детей раннего возраста, причем чаще в грудном возрасте, т. е. до года [1, 5].
Под рецидивирующим бронхитом понимают такую форму заболевания, когда в течение года отмечается не менее трех эпизодов острого бронхита. Как правило, подобная склонность к развитию повторного воспаления слизистой бронхов не случайна, и в основе ее лежит снижение мукоцилиарного клиренса вследствие поражения мерцательного эпителия: повышенной вязкости слизи; изменения диаметра бронхов; увеличения резистентности респираторных путей; нарушения местной или общей противоинфекционной защиты.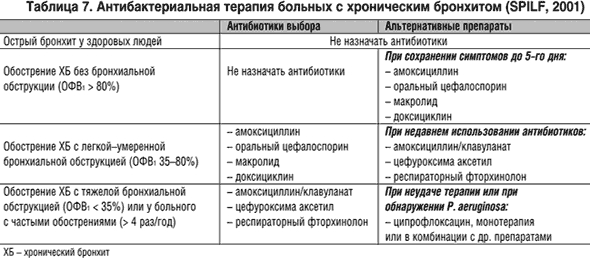
Рецидивирующий бронхит клинически протекает в виде острого простого или обструктивного бронхитов, реже в виде эпизодов повторного бронхиолита. У детей рецидивирующий бронхит встречается в любом возрастном периоде детства, но наиболее часто регистрируется после 3 лет.
Терапия любого инфекционного заболевания и, в частности, выбор антибактериальной терапии, как известно, определяются этиологией процесса.
Причинами острого и рецидивирующего бронхитов в подавляющем большинстве случаев являются инфекционные агенты: вирусы, вирусно-бактериальные ассоциации и бактерии. Значительно менее распространены неинфекционные факторы: химические, физические, аллергические. Последние могут выступать как самостоятельные причинные факторы либо обуславливать предрасположение к развитию инфекционного воспалительного процесса или отягощать его течение.
Среди вирусов ведущее место занимают 1 и 3-й типы парагриппа, РС-вирус, аденовирусы.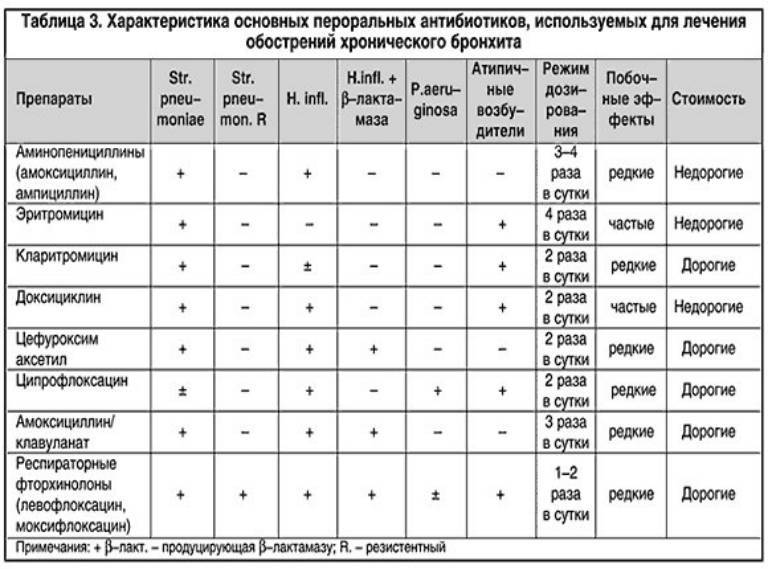 Реже в качестве причины бронхитов выступают риновирусы, вирусы гриппа, энтеровирусы, вирус кори, цитомегаловирус и др. Однако забывать об их этиологической значимости не следует.
Реже в качестве причины бронхитов выступают риновирусы, вирусы гриппа, энтеровирусы, вирус кори, цитомегаловирус и др. Однако забывать об их этиологической значимости не следует.
Возрастной и эпидемиологический аспекты играют в развитии бронхита немаловажную роль. Такие вирусы, как парагрипп, аденовирус, риновирус, вирус гриппа практически с одинаковой частотой вызывают бронхит в любом возрасте. Здесь наибольшую значимость имеет эпидемиологическая ситуация: время года (преимущественно холодный период), «скученность» (проживание в общежитии, частое использование общественного транспорта, пребывание в детском коллективе и т. д.), эпидемия и т. д.
Риносинтициальный вирус как причина бронхита чаще встречается у детей раннего возраста, в основном от 6 месяцев до 3 лет, что, видимо, связано с определенным тропизмом этого возбудителя. При этом сезонность и «скученность» играют в развитии заболевания значительно меньшую роль.
Вид вирусной инфекции оказывает существенное влияние на характер поражения слизистой. Так, для парагриппа, гриппа, цитомегаловирусной инфекции характерны дистрофия и деструкция эпителия с отторжением целых слоев. Для РС-вирусной инфекции — гиперплазия эпителия мельчайших бронхов и бронхиол, подушкообразное разрастание эпителия с нарушением бронхиальной проводимости. Именно с этим связывают тот факт, что при РС-вирусной инфекции чаще развивается бронхиолит или острый обструктивный бронхит. Аденовирусная инфекция сопровождается выраженным экссудативным компонентом, нередко наблюдаются слизистые наложения, разрыхление и отторжение эпителия, имеет место образование в стенке бронха крупноклеточных инфильтратов. Это способствует формированию ателектазов и обструкции дыхательных путей.
Так, для парагриппа, гриппа, цитомегаловирусной инфекции характерны дистрофия и деструкция эпителия с отторжением целых слоев. Для РС-вирусной инфекции — гиперплазия эпителия мельчайших бронхов и бронхиол, подушкообразное разрастание эпителия с нарушением бронхиальной проводимости. Именно с этим связывают тот факт, что при РС-вирусной инфекции чаще развивается бронхиолит или острый обструктивный бронхит. Аденовирусная инфекция сопровождается выраженным экссудативным компонентом, нередко наблюдаются слизистые наложения, разрыхление и отторжение эпителия, имеет место образование в стенке бронха крупноклеточных инфильтратов. Это способствует формированию ателектазов и обструкции дыхательных путей.
Как отмечалось выше, вирусы могут быть самостоятельной причиной болезни. По нашим данным, у детей старше 4 лет вирусные бронхиты регистрируются примерно в 20% случаев, но у детей от 14 дней до 4 лет менее чем в 10% случаев. Роль вирусов в целом в этиологии инфекций трахеобронхиального дерева в этой возрастной группе оказалась невысока — до 15%.
Бактерии, способные становиться причиной острого бронхита, также весьма разнообразны. Причем этиологическая структура острых внебольничных и внутрибольничных заболеваний существенно различается. В этиологии внебольничных бронхитов, т. е. бронхитов, развившихся в обычных условиях жизни ребенка, принимает участие довольно большой спектр возбудителей.
В настоящее время в зависимости от характера клинических проявлений внебольничные бронхиты, так же как и пневмонии, принято делить на типичные и атипичные.
Для типичных бронхитов характерно острое начало с выраженной лихорадочной реакцией, интоксикацией, кашлем и довольно выраженными физикальными проявлениями. Типичные бронхиты обычно обусловлены пневмококком, моракселлой катарралис и гемофильной палочкой.
Для атипичных заболеваний трахеобронхиального дерева характерно малосимптомное подострое начало, с нормальной или субфебрильной температурой, отсутствием интоксикации. Самым типичным симптомом является сухой непродуктивный навязчивый кашель. Причинами атипичных внебольничных бронхитов являются хламидия пневмонии и микоплазма пневмонии [6, 7, 8]. При микоплазменной этиологии заболевания в его дебюте может отмечаться респираторный синдром при нормальной или субфебрильной температуре. При хламидийной, особенно у детей первых месяцев жизни, в половине случаев встречается конъюнктивит, а кашель носит коклюшеподобный характер.
Самым типичным симптомом является сухой непродуктивный навязчивый кашель. Причинами атипичных внебольничных бронхитов являются хламидия пневмонии и микоплазма пневмонии [6, 7, 8]. При микоплазменной этиологии заболевания в его дебюте может отмечаться респираторный синдром при нормальной или субфебрильной температуре. При хламидийной, особенно у детей первых месяцев жизни, в половине случаев встречается конъюнктивит, а кашель носит коклюшеподобный характер.
Наблюдения зарубежных авторов и наши исследования, проведенные в 1996-1999 гг., свидетельствуют, что этиологическая значимость хламидий и микоплазм, являющихся внутриклеточными возбудителями инфекций, значительно выше, чем предполагалось ранее. Микоплазменная и хламидийная этиология бронхита и пневмонии у детей в настоящее время может составлять от 25 до 40%, причем она наиболее высока в первый год жизни и после 10 лет [7, 8].
Особенностью внутриклеточных возбудителей является их нечувствительность к традиционной антибактериальной терапии, что наряду с недостаточностью макрофагального звена защиты, характерной для этой инфекции, способствует затяжному и рецидивирующему течению воспалительного процесса в бронхах. Определенную роль играет и тот факт, что в окружении ребенка, как правило, имеются носители данного инфекционного агента, и это создает условия для реинфицирования. Поэтому микоплазменные и хламидийные бронхиты нередко приобретают затяжное (до 4–8 недель) или рецидивирующее течение.
Определенную роль играет и тот факт, что в окружении ребенка, как правило, имеются носители данного инфекционного агента, и это создает условия для реинфицирования. Поэтому микоплазменные и хламидийные бронхиты нередко приобретают затяжное (до 4–8 недель) или рецидивирующее течение.
Лечение острого бронхита в лихорадочный период болезни включает постельный режим, обильное питье, назначение жаропонижающих и противовоспалительных средств. Отдельным направлением является выбор противокашлевой терапии.
Но наиболее сложным следует признать вопрос о назначении и выборе антибактериальной терапии.
Большая значимость вирусов в этиологии болезни, преобладание легких форм, самокупирующийся характер заболевания ставят вопрос о целесообразности использования антибиотиков в терапии острых бронхитов. И вопрос этот широко обсуждается. Ряд исследований, проведенных на взрослых больных, свидетельствуют о том, что использование антибактериальной терапии не оказывает существенного влияния на исходы бронхита [4]. Это ставит под сомнение необходимость ее применения.
Это ставит под сомнение необходимость ее применения.
С другой стороны, по данным, приведенным в Государственном докладе о состоянии здоровья населения России [2], заболевания органов дыхания остаются ведущей причиной смерти детей первого года жизни (21,8 на 10000 родившихся) и детей от 1 года до 4 лет (55,6 на 100 000 детей этого возраста по сравнению с 2,6 на 100000 детей в возрасте от 5 до 9 лет). Наиболее распространенной причиной смерти является пневмония — основное осложнение бронхита в раннем детском возрасте. Проведенный нами анализ причин госпитализации детей раннего возраста в стационар показал, что почти в 50% случаев поводом является острая респираторная патология. Причем непосредственными поводами для госпитализации явились тяжелое состояние ребенка, обусловленное инфекционным токсикозом или выраженным бронхообструктивным синдромом, а также наличие неблагоприятного преморбидного фона (врожденные пороки развития, наследственные заболевания, энцефалопатия).
Таким образом, следует признать, что показанием к назначению антибактериальной терапии острых бронхитов в педиатрии является наличие выраженных симптомов интоксикации и длительной гипертермии (более 3 дней), особенно в группе детей раннего возраста, а также у детей всех возрастных групп с неблагоприятным преморбидным фоном, способным создать реальную угрозу развития пневмонического процесса.
Показанием к назначению антибиотиков следует считать клинические признаки, указывающие на бактериальную природу воспалительного процесса (слизисто-гнойный и гнойный характер мокроты) в совокупности с выраженной интоксикацией.
Затяжное течение заболевания, особенно при подозрении на внутриклеточную природу возбудителя, также является показанием к проведению антибактериальной терапии.
Бронхиолит, летальность от которого составляет 1–3%, также рассматривается как показание к назначению антибиотиков.
Наиболее широко при лечении бронхитов в настоящее время используются три группы препаратов — пенициллин и его производные из группы аминопенициллинов, оральные цефалоспорины второго поколения и макролиды [3].
Пенициллин и аминопенициллины (ампициллин, амоксициллин) оказывают бактерицидное действие на стрептококки, включая пневмококк, некоторые виды стафилококков и некоторые виды грамотрицательных бактерий, включая гемофильную палочку и моракселлу катарралис, — но легко разрушаются бета-лактамазами пневмококка, гемофильной палочки и моракселлы. Так называемые ингибитор-защищенные пенициллины (ампициллин сульбактам и амоксициллин клавуланат) за счет введения в их формулу ингибиторов бета-лактамаз сульбактама и клавулановой кислоты обладают намного более высокой эффективностью по отношению к таким возбудителям, как гемофильная палочка и моракселла катарралис. Да и по отношению к пневмококку они также более активны. Но все препараты пенициллинов не оказывают воздействия на внутриклеточных возбудителей. Кроме того, они существенно влияют на биоценоз кишечника и нередко вызывают аллергические реакции.
Цефалоспорины для орального применения (в основном 1 и 2 поколений) — цефалексин, цефаклор, цефоруксим аксетил — имеют те же сильные и слабые стороны, что и пенициллиновые производные.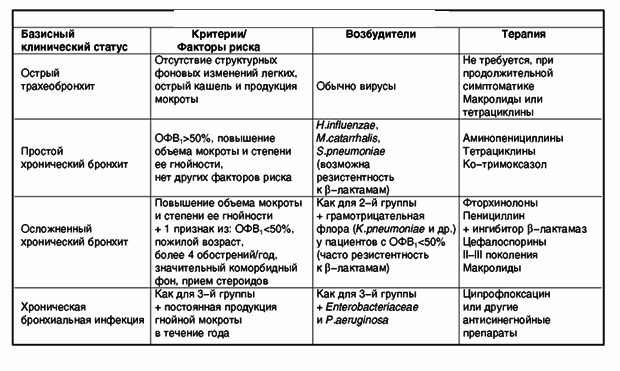 Цефалексин разрушается b-лактамазами бактерий, цефаклор и цефуроксим аксетил обладают довольно высокой устойчивостью к ферментам бактерий и эффективны по отношению к гемофильной палочке и моракселле катарралис. Но как и производные пенициллина, они не действуют на микоплазмы и хламидии, а кроме того, нередко вызывают выраженный кишечный дисбактериоз и аллергические реакции. Однако следует отметить, что цефалоспорины высокоэффективны при стрептококковой (в т. ч. и пневмококковой), стафилококковой и грамотрицательной (кишечная палочка и др.) этиологии заболевания.
Цефалексин разрушается b-лактамазами бактерий, цефаклор и цефуроксим аксетил обладают довольно высокой устойчивостью к ферментам бактерий и эффективны по отношению к гемофильной палочке и моракселле катарралис. Но как и производные пенициллина, они не действуют на микоплазмы и хламидии, а кроме того, нередко вызывают выраженный кишечный дисбактериоз и аллергические реакции. Однако следует отметить, что цефалоспорины высокоэффективны при стрептококковой (в т. ч. и пневмококковой), стафилококковой и грамотрицательной (кишечная палочка и др.) этиологии заболевания.
Макролиды, особенно 2 и 3 поколений, существенно отличаются от антибиотиков двух предшествующих групп. Эритромицин воздействует как на стрептококки и некоторые виды стафилококка, так и на микоплазмы и хламидии. Но этот препарат требует четырехкратного приема, что резко снижает т. н. комплаентность лечения, т. е. реальное выполнение лечебных мероприятий. Особые трудности такой частый прием препаратов представляет у детей раннего возраста. Сам же эритромицин обладает крайне неприятным вкусом и характеризуется высокой частотой (до 20-23%) побочных проявлений со стороны желудочно-кишечного тракта в виде тошноты, рвоты, диареи, болевого синдрома. Но в отличие от пенициллинов и цефалоспоринов побочные эффекты макролидов, и эритромицина в частности, обусловлены не нарушением биоценоза кишечника, а прокинетическим, мотилиумподобным действием препаратов.
Сам же эритромицин обладает крайне неприятным вкусом и характеризуется высокой частотой (до 20-23%) побочных проявлений со стороны желудочно-кишечного тракта в виде тошноты, рвоты, диареи, болевого синдрома. Но в отличие от пенициллинов и цефалоспоринов побочные эффекты макролидов, и эритромицина в частности, обусловлены не нарушением биоценоза кишечника, а прокинетическим, мотилиумподобным действием препаратов.
Макролиды 2 (спирамицин) и 3 поколений (рокситромицин, кларитромицин, азитромицин, джозамицин) лишены недостатков, присущих эритромицину. Их следует принимать 2-3 , а азитромицин — 1 раз в сутки. Они обладают удовлетворительными вкусовыми характеристиками, особенно детские лекарственные формы (суспензии и саше). Частота побочных проявлений не превышает 4-6% случаев. Кроме того, макролиды обладают антибактериальной активностью против ряда актуальных для педиатрии грамотрицательных бактерий: палочки дифтерии, коклюша, кампилобактера.
Слабой стороной этих препаратов является их оральное применение, что ограничивает возможность использования макролидов в тяжелых случаях, и низкая эффективность при гемофильной и энтеробактериальной этиологии заболевания. Исключение составляет азитромицин, обладающий высокой антигемофильной активностью.
Исключение составляет азитромицин, обладающий высокой антигемофильной активностью.
Поскольку антибиотики при бронхите во всех случаях назначаются эмпирически, при их выборе необходимо учитывать ряд факторов: возраст ребенка, индивидуальную переносимость, внебольничный или внутрибольничный характер заражения, особенности клинической картины болезни (типичная, атипичная), характер течения (затяжное, рецидивирующее), эффективность предшествующей терапии.
Наиболее принятой практикой [6] является назначение при типичной картине острого бронхита (высокая температура, интоксикация, кашель, выраженные физикальные изменения в легких) в качестве препарата выбора амоксициллина или, лучше, амоксициллина клавуланата. Альтернативными препаратами (при неэффективности в течение 48 — 72 ч терапии, непереносимости) могут стать цефалоспорины и макролиды.
При атипичных бронхитах (нормальная или субфебрильная температура, отсутствие отчетливой интоксикации и одышки, невыразительность физикальных данных при наличии упорного, сухого или непродуктивного коклюшеподобного навязчивого кашля), при затяжном течении бронхита препаратами выбора являются макролиды.
Литература
1. Артамонов Р. Г. Состояние бронхов при затяжных и хронических сегментарных и долевых пневмониях у детей первых лет жизни. Автореф. дис… канд. мед. наук. М., 1958.
2. Белая книга. Здоровье матери и ребенка // Медицинский курьер. 1998. № 1 (8). С. 14-16.
3. Белоусов Ю. Б., Омельяновский В. В. Клиническая фармакология болезней органов дыхания. Справочное рук-во. М., 1996. С. 144-147.
4. Международный журнал медицинской практики. 1997. № 4. С. 29.
5. Рачинский С. В. и соавт. Бронхиты у детей. Л.: Медицина, 1978. 211 с.
6. Руководство по медицине. Диагностика и терапия. Под ред. Р. Беркоу. М., 1997, т. 1. С. 449-450.
7. Самсыгина Г. А., Зайцева О. В., Брашнина Н. П., Казюкова Т. В. // Педиатрия. 1998, № 3. С. 50-53.
8. Самсыгина Г. А., Охлопкова К. А., Суслова О. В. Болезни органов дыхания у детей. Матер. конф. М. 21-22.09.99, стр. 112.
Обратите внимание!
- В настоящее время выделяют три клинические формы бронхита: острый, рецидивирующий и хронический
- Причинами острого и рецидивирующего бронхитов в подавляющем большинстве случаев являются инфекционные агенты: вирусы, бактерии, вирусно-бактериальные ассоциации
- Лечение бронхита в лихорадочный период болезни включает постельный режим, обильное питье, жаропонижающие и противовоспалительные средства
- Показанием к антибактериальной терапии является бактериальная природа воспалительного процесса (по клиническим признакам) в совокупности с выраженной интоксикацией
Острый бронхит | Remedium.
 ru
ru Информация только для специалистов в сфере медицины, фармации и здравоохранения!
Наиболее часто встречающейся проблемой общей терапевтической практики являются острые инфекции респираторного тракта с кашлем в качестве ведущего клинического признака [1,2], в том числе ОБ. Например, в США из 30 млн амбулаторных обращений по поводу кашля более 12 млн (>40%) случаев были обусловлены именно этим заболеванием.
Эпидемиологическая оценка заболеваемости острым бронхитом затруднена, т.к. в нашей стране он чаще всего подменяется диагнозом острая респираторная вирусная инфекция (ОРВИ). В Европе и Северной Америке часто используют диагноз «острый кашель», что также не всегда соответствует поражению бронхов и может свидетельствовать о заболевании верхних дыхательных путей (остром фарингите, остром ларингите и др.). Большинство исследователей считают, что общая заболеваемость в популяции составляет около 5% [3,4].
Следует отметить значительные колебания в зависимости от особенностей выборки и сезона. Например, в осенне-зимний период в коллективах (детских садах, школах, вузах и т.д.) заболеваемость может достигать 40%.
Острый неосложненный бронхит (ОБ) – острое или подострое заболевание с самолимитированным течением, возникающее у здоровых людей и характеризующееся кашлем, длящемся не более 2-3 недель с отделением или без отделения мокроты, часто сопровождающееся другими симптомами со стороны верхних дыхательных путей, при отсутствии другой диагностической альтернативы (пневмонии, обострения хронического бронхита и др.) [3,5].
Кажется, что лечение этого заболевания не должно вызывать трудностей, но это обманчивое впечатление. Существует множество нерешенных вопросов, связанных с терминологией, этиологией и патогенезом ОБ, а также влиянием экологических, аллергических и иных агрессивных факторов. Все это создает ряд объективных трудностей и при интерпретации клинических данных, и при выборе тактики терапии. Наиболее проблемными являются два ключевых момента, требующие особо пристального внимания: неоправданно широкое использование антибиотиков для лечения ОБ и гиподиагностика внебольничной пневмонии за счет постановки диагноза ОБ.
Наиболее проблемными являются два ключевых момента, требующие особо пристального внимания: неоправданно широкое использование антибиотиков для лечения ОБ и гиподиагностика внебольничной пневмонии за счет постановки диагноза ОБ.
Несмотря на то что все руководства, основанные на принципах доказательной медицины, ограничивают использование антибиотиков при остром бронхите из-за малой эффективности, на практике их назначают достаточно часто [6]. Эта ситуация усугубляется тем, что основной причиной назначения антибиотиков в амбулаторной практике (до 75% случаев) являются именно инфекции дыхательных путей.
Гиперназначение антибиотиков имеет серьезные последствия: повышается риск развития побочных эффектов [2], увеличиваются расходы на лечение [7], появляются новые антибиотикорезистентные штаммы микроорганизмов [8].
Гиперназначение антибиотиков имеет серьезные последствия: повышается риск развития побочных эффектов, увеличиваются расходы на лечение, появляются новые антибиотикорезистентные штаммы микроорганизмов.
В то же время некоторые исследователи пытаются оправдать назначение антибактериальных средств опасностью «пропустить» пневмонию. Эта проблема особенно актуальна у нас в стране, т.к., по данным официальной статистики, в России регистрируется около 500 тыс. случаев внебольничной пневмонии в год, а эпидемиологические оценки свидетельствуют о 1,5 млн случаев [9].
ЭТИОЛОГИЯ
В большинстве (90%) случаев причиной ОБ являются респираторные вирусы, в которых удалось обнаружить возбудителей культуральными, серологическими или молекулярно-генетическими методами. Если возбудителя не удается обнаружить, ОБ, вероятнее всего, вызван вирусами, которых не удалось выявить при проведении анализа.
Результаты исследований свидетельствуют, что наиболее частыми возбудителями ОБ с поражением нижних отделов респираторного тракта являются вирусы гриппа, вирус парагриппа и респираторно-синцитиальный вирус. Верхние отделы чаще поражаются коронавирусами, аденовирусами и риновирусами, хотя нельзя полностью исключить их роль в поражении нижних отделов дыхательных путей. Например, в исследовании, проведенном D.Creer и соавт., у пациентов с ИНДП частота обнаружения риновирусов составила 33%, а вируса гриппа – только 24% [10].
Например, в исследовании, проведенном D.Creer и соавт., у пациентов с ИНДП частота обнаружения риновирусов составила 33%, а вируса гриппа – только 24% [10].
При проведении исследований в отсутствие эпидемических вспышек менее чем в 10% случаев у пациентов с неосложненным ОБ находят бактериальную инфекцию. Доказано участие только следующих микроорганизмов: Bordetella pertussis, Bordetella parapertussis, Mycoplasma pneumoniae и Chlamydophila pneumoniae. «Коклюшная» этиология бронхита до последнего времени практически не рассматривалась, т.к., в связи с массовыми прививками, развитие коклюша считалось невозможным. Однако в настоящее время доказано, что иммунизация надежно предупреждает лишь развитие тяжелых форм болезни, в то время как легкие формы заболевания возможны у 40% привитых.
В настоящее время не доказано, что этиологическими факторами ОБ могут являться Streptococcus pneumoniae, Haemophilus influenzae и Moraxella catarrhalis, однако они могут стать причной развития суперинфекции у таких пациентов.
В то же время определение бактериальной или вирусной природы ОБ является принципиальным при определении этиологического фактора, т.к. это может сказаться на тактике лечения (в частности, возможном использовании антибактериальных препаратов). Некоторый интерес может представлять и определение среди возбудителей вируса гриппа, т.к. это позволит использовать специфические противогриппозные препараты (табл.1).
Следует отметить, что кроме инфекционных агентов причинами ОБ могут являться воздействие экстремальных температур воздуха и химических соединений (окислов азота, двуокиси серы, кремния, паров кислот, щелочей, бензина и т.д.). Такие случаи встречаются достаточно редко, и, как правило, причину можно легко выяснить при сборе анамнеза.
ДИАГНОСТИЧЕСКИЕ АСПЕКТЫ
В клинической картине ОБ ведущим является кашлевой синдром. Однако, в зависимости от инфекционного агента, состояния макроорганизма и локализации и обширности поражения, могут присоединяться разнообразные по выраженности сочетания интоксикационного синдрома и дыхательной недостаточности. Помимо этого, в силу вирусной природы заболевания, клиническая картина ОБ часто протекает на фоне симптомов поражения верхних дыхательных путей (ринита, фарингита, ларингита). Температура тела может быть как нормальной (при легком течении), так и фебрильной (при тяжелом течении). При поражении трахеи и крупных бронхов появляется чувство сдавления и саднения за грудиной, дискомфорта в грудной клетке, усиливающиеся при кашле. Сухой кашель может становиться влажным на 3-4 день. Частые и выраженные кашлевые репризы могут вызывать боль в нижних отделах грудной клетки и в передней брюшной стенке за счет перенапряжения мышц. При среднетяжелом и тяжелом течении появляется одышка. Физикальные методы исследования обычно малоинформативны. Только при аускультации легких (и то не всегда) можно выслушать жесткое дыхание и рассеянные хрипы, тембр которых будет определяться свойствами и количеством мокроты в просвете бронхов и степенью нарушения бронхиальной проходимости отечно-воспалительного или бронхоспастического механизмов.
Помимо этого, в силу вирусной природы заболевания, клиническая картина ОБ часто протекает на фоне симптомов поражения верхних дыхательных путей (ринита, фарингита, ларингита). Температура тела может быть как нормальной (при легком течении), так и фебрильной (при тяжелом течении). При поражении трахеи и крупных бронхов появляется чувство сдавления и саднения за грудиной, дискомфорта в грудной клетке, усиливающиеся при кашле. Сухой кашель может становиться влажным на 3-4 день. Частые и выраженные кашлевые репризы могут вызывать боль в нижних отделах грудной клетки и в передней брюшной стенке за счет перенапряжения мышц. При среднетяжелом и тяжелом течении появляется одышка. Физикальные методы исследования обычно малоинформативны. Только при аускультации легких (и то не всегда) можно выслушать жесткое дыхание и рассеянные хрипы, тембр которых будет определяться свойствами и количеством мокроты в просвете бронхов и степенью нарушения бронхиальной проходимости отечно-воспалительного или бронхоспастического механизмов. Выраженных изменений состава периферической крови не отмечается.
Выраженных изменений состава периферической крови не отмечается.
Дифференциальную диагностику необходимо проводить, прежде всего, с внебольничной пневмонией, причем важную роль играют лабораторные и инструментальные методы исследования.
Рентгенологическое исследование необходимо назначать пациентам пожилого и старческого возраста при наличии влажных мелко- и крупнопузырчатых хрипов, а также крепитирующих хрипов на вдохе на стороне поражения тахикардии (>100 уд/мин), одышки (>24 в мин) или температуры тела >38°C [11,12] (рис. 1). На практике дифференциальным признаком бактериальной и вирусной этиологии ОБ является характер мокроты. Однако «гнойность» мокроты не является достаточным предиктором бактериальной инфекции [13].
У пациентов с пароксизмами кашля крайне важно исключить коклюш, для чего необходимо провести культуральное исследование мокроты и назофарингеальных смывов, хотя подобная методика не обладает достаточной чувствительностью [14]. В связи с этим предпочтительнее использовать более высокочувствительный метод — проведение полимеразно-цепной реакции (ПЦР) с выявлением специфических антигенов [15].
Длительное (более 14 дней) наличие кашля может свидетельствовать о том, что возможными этиологическими факторами являются M. pneumoniae и C. pneumoniae.
Длительное (более 14 дней) наличие кашля может свидетельствовать о том, что возможными этиологическими факторами являются M. pneumoniae и C. pneumoniae.
При подозрении на процесс, вызванный C. pneumoniae, Американский центр по контролю за заболеваемостью (CDC) рекомендует использовать ПЦР-диагностику, а также реакцию микроиммунофлюоресценции (положительным считается не менее чем 4-кратное повышение титра). [16,17]. В настоящее время не существует общепризнанных стандартов для выявления микоплазменной инфекции [18], однако возможными методами являются ПЦР-диагностика, повышение титра иммуноглобулина М или определение титра антител в реакции холодовой агглютинации (1:64 и выше) [19,20].
ЛЕЧЕНИЕ
Основными направлениями лечения ОБ являются этиотропная, патогенетическая и симптоматическая терапия, комбинация которых зависит от этиологического фактора и тяжести симптоматики.
В большинстве случаев этиотропная терапия не является необходимой и применяется только в случаях, когда доказано, что причиной ОБ является бактериальная флора или вирус гриппа.
В большинстве случаев этиотропная терапия не является необходимой и применяется только в случаях, когда доказано, что причиной ОБ является бактериальная флора или вирус гриппа.
ПРОТИВОВИРУСНАЯ ТЕРАПИЯ
Для лечения ОБ, вызванного вирусом гриппа, в качестве этиопатогенетического лечения используют 4 группы препаратов: индукторы интерферона (арбидол), ингибиторы дегидрогеназы инозинмонофосфата (рибавирин), блокаторы М2-каналов (римантадин) и ингибиторы нейраминидазы (осельтамивир, занамивир). Однако в международных рекомендациях представлены только препараты последних 2 групп. При этом ингибиторы нейраминидазы имеют определенное преимущество, т.к. активны против вирусов гриппа А и В, в то время как римантадин – только против А. С другой стороны, их использование имеет возрастные ограничения: занамивир разрешен к использованию у пациентов старше 12 лет, а осельтамивир – старше 18 лет.
Наилучшие результаты с помощью этих препаратов достигаются в режиме профилактического назначения (70-90%). Лечебный эффект менее выражен и достигается только при назначении в первые 48 часов от начала заболевания.
Противовирусное действие римантадина связано с блокадой ионного М2-канала вируса, что препятствует высвобождению вирусного генома и репликации вируса. Использование римантадина по ступенчатой схеме (1-й день – 300 мг/сут, 2-3 дни – по 200 мг/сут, 4-й день – 100 мг/сут) позволяет снизить не только выраженность симптоматики, но и ее продолжительность. Нежелательные явления на фоне терапии римантадином (диспепсия, гастралгия, головокружение, бессонница, тремор) нечасты и редко бывают клинически выраженными.
Недостатком ремантадина является быстрое развитие резистентности вируса гриппа в течение 5-7 дней, именно этот срок лимитирует использование римантадина у пациентов с ОБ, вызванным вирусом гриппа.
В 1999 г. для лечения гриппа в рекомендации были введены противовирусные препараты группы ингибиторов нейраминидазы. Препараты этой группы, блокируя нейраминидазу (сиалидазу), нарушают способность вирусов проникать в здоровые клетки, ограничивая таким образом дальнейшее распространение вируса. Они также снижают продукцию некоторых цитокинов (интерлейкина-1 и тумор-некротического фактора), что ведет к редукции локальных воспалительных реакций и снижению общих проявлений интоксикационного синдрома.
Препараты этой группы, блокируя нейраминидазу (сиалидазу), нарушают способность вирусов проникать в здоровые клетки, ограничивая таким образом дальнейшее распространение вируса. Они также снижают продукцию некоторых цитокинов (интерлейкина-1 и тумор-некротического фактора), что ведет к редукции локальных воспалительных реакций и снижению общих проявлений интоксикационного синдрома.
Занамивир обладает крайне низкой биодоступностью при приеме per os, поэтому его применяют ингаляционно. Такой метод введения не очень удобен для пациентов, но это компенсируется редукцией побочных эффектов со стороны желудочно-кишечного тракта. С другой стороны, препарат следует с осторожностью назначать пациентам с обструктивными заболеваниями, т.к. он может ухудшать показатели бронхиальной проходимости.
Осельтамивир назначают перорально в дозе 150 мг/сут в течение 5 дней. Наиболее частыми побочными эффектами его применения являются тошнота и рвота. Следует отметить, что, несмотря на частую встречаемость этих побочных эффектов (10 и 9% соответственно) в первые дни приема, большинство пациентов в состоянии пройти полный курс терапии.
АНТИБАКТЕРИАЛЬНАЯ ТЕРАПИЯ
Как уже упоминалось выше, рутинное назначение антибактериальных препаратов при ОБ является неоправданным как с клинической, так и с экономической точек зрения. В ходе исследований, проводимых в последние десятилетия, не были продемонстрированы их преимущества перед плацебо. [1,21]. В связи с этим в некоторых странах появились образовательные программы, направленные на снижение назначений антибиотиков при ОБ. В Австралии такая программа приобрела статус национальной, что позволило снизить частоту назначения антибактериальных препаратов на 10% за 3 года [22].
Антибактериальные препараты при неосложненном ОБ целесообразно применять при коклюше, а также затяжном бронхите, когда оправдываются подозрения о его микоплазменной или хламидийной природе. В этих случаях предпочтительнее назначать макролиды. Выбор конкретного макролидного антибиотика всегда остается за врачом, однако следует отметить, что использование эритромицина (0,25-0,5 г 4 раза в сутки в течение 14 дней) ограничено. Причиной недостаточной комплаентности является большая кратность (4 раза в день) и неудобство приема препарата: эритромицин разрушается в кислой среде, поэтому пациент должен принимать пищу 4 раза в день «по часам» и лишь затем – антибиотик. Более правильным представляется назначение антибактериальных препаратов 1-2-кратного применения в сутки (кларитромицина, азитромицина) [11], т.к. в этом случае абсолютное большинство пациентов будут придерживаться назначенного режима лечения [23].
Причиной недостаточной комплаентности является большая кратность (4 раза в день) и неудобство приема препарата: эритромицин разрушается в кислой среде, поэтому пациент должен принимать пищу 4 раза в день «по часам» и лишь затем – антибиотик. Более правильным представляется назначение антибактериальных препаратов 1-2-кратного применения в сутки (кларитромицина, азитромицина) [11], т.к. в этом случае абсолютное большинство пациентов будут придерживаться назначенного режима лечения [23].
ДРУГИЕ НАПРАВЛЕНИЯ ТЕРАПИИ
Терапия также должна быть направлена на борьбу с кашлем и проявлениями интоксикации. В зависимости от характеристик кашлевого синдрома назначают противокашлевые или мукоактивные препараты.
В генезе непродуктивного кашля играют роль три фактора: воспаление, гиперреактивность и трахеобронхиальная дистония. Изнуряющий кашель в основном связан с двумя последними причинами, поэтому в таких случаях необходимо применение противокашлевых препаратов.
Если причиной кашля является гиперреактивность, то целесообразно использовать b2-агонисты короткого действия (сальбутамол, фенотерол), чья эффективность была подтверждена результатами контролируемых исследований. Обязательным показанием к назначению b2-агонистов является появление в клинической картине бронхообструктивного синдрома.
Обязательным показанием к назначению b2-агонистов является появление в клинической картине бронхообструктивного синдрома.
Если кашель сопровождается отделением вязкой мокроты, предпочтение следует отдать муколитическим препаратам (N-ацетилцистеину) или препаратам смешанного действия (амброксолу) (рис. 2).
N-ацетилцистеин обладает дополнительными преимуществами за счет выраженного антиоксидантного эффекта, снижающего действие агрессивных факторов на эпителий бронхов и ускоряющего процессы его репарации.
Хороший эффект при лечении ОБ оказывают препараты растительного происхождения, т.к. кроме мокроторазжижающего эффекта за счет увеличения секреции жидкой слизи с высоким содержанием сиаломуцинов они активируют моторику бронхиол и реснитчатого эпителия слизистой оболочки бронхов.
Для снижения явлений интоксикационного синдрома применяют нестероидные противовоспалительные препараты. Предпочтение, как правило, отдается парацетамолу, основными фармакологическими эффектами которого являются анальгезирующее, антипиретическое и умеренно выраженное противовоспалительное действие.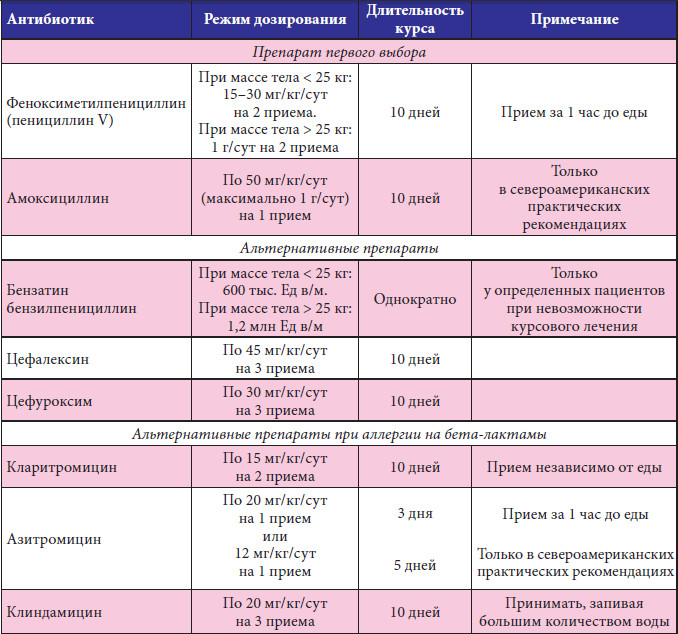 Также он оказывает стимулирующий эффект на ряд факторов иммунной системы и обладает мембраностабилизирующим действием. Выявлено стимулирующее влияние парацетамола на пролиферацию Т–лимфоцитов. Иммуностимулирующие эффекты являются дозозависимыми, причем при назначении препарата в низких дозах эффект выражен слабо, при использовании в средних терапевтических дозах наблюдается пропорциональная зависимость, а дальнейшее повышение доз не сопровождается повышением эффективности [24].
Также он оказывает стимулирующий эффект на ряд факторов иммунной системы и обладает мембраностабилизирующим действием. Выявлено стимулирующее влияние парацетамола на пролиферацию Т–лимфоцитов. Иммуностимулирующие эффекты являются дозозависимыми, причем при назначении препарата в низких дозах эффект выражен слабо, при использовании в средних терапевтических дозах наблюдается пропорциональная зависимость, а дальнейшее повышение доз не сопровождается повышением эффективности [24].
Литература
1. Becker L., Glazier R., McIsaac W., Smucny J. Antibiotics for acute bronchitis (Cochrane Review). The Cochrane Library 2003; issue 4. Chichester UK: John Wiley.
2. Arroll B., Kenealy T. Antibiotics for the common cold (Cochrane Review). The Cochrane Library 2003; issue 4. Chichester UK: John Wiley.
3. Macfarlane J., Holmes W., Gard P., Macfarlane R., Rose D., Weston V., Leinonen M., Saikku P., Myint S. Prospective study of the incidence, aetiology and outcome of adult lower respiratory tract illness in the community. Thorax 2001; 56:109-114.
Thorax 2001; 56:109-114.
4. Benson V., Marano M.A. Current estimates from the National Health Interview Survey, 1995. Vital and health statistics. Series 10. No.199. Hyattsville, MD: National Center for Health Statistics, October 1998.
5. Gonzales R., Barrett P.H.Jr., Crane L.A., Steiner J.F. Factors associated with antibiotic use for acute bronchitis. J Gen Intern Med. 1998;13:541-548
6. Shapiro E. Injudicious antibiotic use: an unforeseen consequence of the emphasis on patient satisfaction? Clin Ther 2002; 24: 197–204.
7. Mainous G III., Hueston W.J. The cost of antibiotics in treating upper respiratory tract infections in a medicaid population. Arch Fam Med 1998; 7: 45–49.
8. Belongia E.A., Schwartz B. Strategies for promoting judicious use of antibiotics by doctors and patients. Br Med J 1998; 317: 668–671.
9. Чучалин А.Г. Федеральная программа по диагностике и лечению внебольничной пневмонии. Consilium Medicum, 2003
10. Creer D.D., Dilworth J.P., Gillespie S.H., Johnston A.R., Johnston S.L., Ling C., Patel S., Sanderson G., Wallace P.G., McHugh T.D. Aetiological role of viral and bacterial infections in acute adult lower respiratory tract infection (LRTI) in primary care. Thorax 2006;61:75-79.
Creer D.D., Dilworth J.P., Gillespie S.H., Johnston A.R., Johnston S.L., Ling C., Patel S., Sanderson G., Wallace P.G., McHugh T.D. Aetiological role of viral and bacterial infections in acute adult lower respiratory tract infection (LRTI) in primary care. Thorax 2006;61:75-79.
11. Snow V., Mottur-Pilson C., Gonzales R. Principles of appropriate antibiotic use for treatment of acute bronchitis in adults. Ann. Intern Med 2001; 134: 518-520.
12. Gonzales R., Bartlett J.G., Besser R.E., et al. Principles of appropriate antibiotic use for treatment of uncomplicated acute bronchitis: background. Ann. Intern. Med. 2001; 134: 521.
13. Gonzales R., Steiner J.F., Lum A., Barrett P.H.Jr. Decreasing antibiotic use in ambulatory practice: impact of a multidimensional intervention on the treatment of uncomplicated acute bronchitis in adults. JAMA. 1999; 281: 1512.
14. Hoppe J.E. Methods for isolation of Bordetella pertussis from patients with whooping cough. Eur. J. Clin. Microbiol. Infect .Dis. 1988; 7: 616.
Eur. J. Clin. Microbiol. Infect .Dis. 1988; 7: 616.
15. Meade B.D., Bollen A. Recommendations for use of the polymerase chain reaction in the diagnosis of Bordetella pertussis infections. J. Med. Microbiol. 1994; 41: 51.
16. Dowell S.F., Peeling R.W., Boman J., et al. Standardizing Chlamydia pneumoniae assays: recommendations from the Centers for Disease Control and Prevention (USA) and the Laboratory Centre for Disease Control (Canada). Clin. Infect. Dis. 2001; 33: 492.
17. Gaydos C.A., Quinn T.C., Eiden J.J. Identification of Chlamydia pneumoniae by DNA amplification of the 16S rRNA gene. J. Clin. Microbiol. 1992; 30: 796.
18. Bartlett J.G., Dowell S.F., Mandell L.A., et al. Practice guidelines for the management of community-acquired pneumonia in adults. Infectious Diseases Society of America. Clin. Infect. Dis. 2000; 31: 347.
19. Uldum S.A., Jensen J.S., Sondergard-Anderson J., et al. Enzyme immunoassay for detection of immunoglobulin M (IgM) and IgG antibodies to Mycoplasma pneumoniae. J. Clin. Microbiol. 1992; 30: 1198.
J. Clin. Microbiol. 1992; 30: 1198.
20. Dular R., Kajioka R., Kasatiya S. Comparison of Gen-Probe commercial kit and culture technique for the diagnosis of Mycoplasma pneumoniae infection. J. Clin. Microbiol. 1988; 26: 1068.
21. Fahey T., Stocks N., Thomas T. Quantitative systematic review of randomised controlled trials comparing antibiotic with placebo foe acute coudh in adults. Br.Med.J.1998; 316:906-910.
22. Wutzke S., Artist M., Kehoe L., Fletcher M., Mackson J., Weekes L. Evaluation of a national programme to reduce inappropriate use of antibiotics for upper respiratory tract infections: effects on consumer awareness, beliefs, attitudes and behaviour in Australia. Health Promotion Int. 2007. 22(1):53-64.
23. Eisen S.A., Miller D.K., Woodward R.S., Spitznagel E., Przybeck T.R. The effect of prescribed daily dose frequency on patient medication compliance. Arch Int Med 1990; 150: 1881-1884.
24. Крюков А.И., Туровский А.Б. Симптоматическая терапия при острых респираторных заболеваниях. Справочник поликлинического врача. Том 04/№4/2005.
Справочник поликлинического врача. Том 04/№4/2005.
Рисунки, таблицы — в приложении
лечение в Москве, симптомы и диагностика бронхита, Клинический Госпиталь на Яузе
Бронхит – это респираторное заболевание, сопровождаемое воспалением бронхов (средних и крупных дыхательных путей) и может быть осложнением простуды или вируса гриппа. Если не принимать никаких мер, это может привести к пневмонии. Лечение бронхита должен проводить специалист после проведения комплексной диагностики.
Вирусные или бактериальные респираторные инфекции, которые вызывают острую форму бронхита, означают, что этот тип заболевания заразен. Хронический бронхит не имеет инфекционной природы, потому что глубокий кашель обычно появляется в результате длительного контакта с раздражителем.
Записаться к терапевту
Клинические проявления бронхита
В клинической картине бронхита ведущим является кашлевой синдром. Однако в зависимости от инфекционного агента, состояния макроорганизма и локализации и обширности поражения могут присоединяться разнообразные по выраженности сочетания интоксикационного синдрома и дыхательной недостаточности.
Однако в зависимости от инфекционного агента, состояния макроорганизма и локализации и обширности поражения могут присоединяться разнообразные по выраженности сочетания интоксикационного синдрома и дыхательной недостаточности.
Симптомы как острого, так и хронического бронхита включают проблемы с дыханием, такие как продуктивный кашель с выделением прозрачной, белой, желтой или зеленой слизи. Характерный признак – хрипящий или свистящий звук при дыхании.
Симптомы бронхита также могут включать в себя:
- озноб и мышечные боли;
- характерное снижение аппетита;
- ощущение стеснения в груди;
- понижение температуры тела;
- насморк, заложенность носа;
- боли в области горла.
Даже после того, как другие симптомы острого бронхита исчезнут, кашель может длиться несколько недель, пока бронхи заживают и отек спадает. При хроническом бронхите кашель длится не менее 3 месяцев и возвращается не менее 2 лет подряд.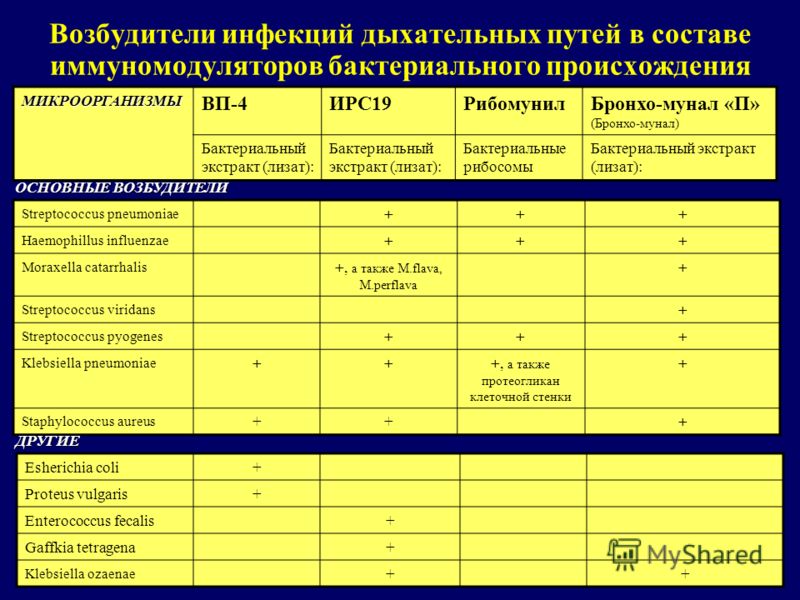
При обструктивном бронхите наблюдается затруднение дыхания и хрипы, аналогичные тем, которые возникают у больных астмой. В данном случае сухой кашель длится на протяжении 1-4 недель.
Если к общим симптомам присоединилась лихорадка или одышка, вызовите скорую помощь, чтобы обсудить, может ли это быть COVID-19, болезнь, вызванная новым коронавирусом.
Причины возникновения заболевания
Острый бронхит обычно вызван вирусной инфекцией, аналогичной вирусам, которые вызывают простуду и грипп. Редко причиной являются бактериальные инфекции. В обоих случаях, когда тело борется с микробами, бронхи набухают и выделяют больше слизи. Это сопровождается характерным затруднением дыхания.
Причины хронического бронхита включают в себя:
- Вдыхание загрязненного воздуха, химических паров или пыли.
- Курение в течение длительного времени
Высокие риски развития бронхита присутствуют не только у курильщиков и лиц, работающих во вредных условиях. Предрасположенность имеется у аллергиков и астматиков, а также у людей со слабой иммунной системой. Бронхит является частым спутником пожилых людей и тех, кто страдает хроническими заболеваниями.
Предрасположенность имеется у аллергиков и астматиков, а также у людей со слабой иммунной системой. Бронхит является частым спутником пожилых людей и тех, кто страдает хроническими заболеваниями.
Записаться на консультацию
Методы диагностики
Обратиться к врачу при кашле рекомендуется в случае повышении температуры тела до 38 °C в течение более 3 дней, при наличии головокружения и чрезмерной усталости. Обязательно посетить специалиста нужно, если в мокроте появились прожилки крови или имеют место боли в груди.
При обращении к специалисту проводится визуальный и физикальный осмотр. Врач собирает анамнез заболевания. Диагностика острого бронхита предполагает исключение иных сходных по синдромам острых и хронических заболеваний.
Для определения типа бронхита врач назначает:
- Рентген грудной клетки. Проводится в том случае, если у пациента отмечаются повышенные показатели температуры тела для исключения пневмонии.
- Бронхоскопия.
 Диагностическая процедура необходима для получения образца слизи (мокроты). Тест определяет возбудителя болезни и позволяет назначить эффективное лечение.
Диагностическая процедура необходима для получения образца слизи (мокроты). Тест определяет возбудителя болезни и позволяет назначить эффективное лечение. - Спирометрия. Это тест на вашу легочную функцию. Он измеряет, сколько воздуха легкие могут держать и скорость выдоха. Тест определяет наличие сопутствующих заболеваний астма или других проблем с дыханием.
В обязательном порядке назначается развернутый анализ крови для определения количества кислорода и углекислого газа в крови. В качестве дополнительной диагностической процедуры проводится электрокардиограмма.
Врачи Клинического госпиталя на Яузе проведут все необходимые диагностические мероприятия и назначат наилучшее лечение в каждом конкретном случае. Мы лечим как бронхит у взрослых, так и бронхит у детей.
Записаться на прием
Лечение острого бронхита
Не удивляйтесь, если врач просто рекомендует отдых и много жидкости (8-12 стаканов в день). Приступ острого бронхита часто проходит сам по себе. Не стоит заниматься самолечением, т. к. это может стать причиной развития осложнений.
Не стоит заниматься самолечением, т. к. это может стать причиной развития осложнений.
Лечение бронхита включает:
- Отхаркивающие или противокашлевые средства (в зависимости от наличия/отсутствия мокроты).
- Болеутоляющие препараты (аспирин, ибупрофен или напроксен) для облегчения общего самочувствия. Детям аспирин давать не рекомендуется. Для устранения боли и понижения температуры тела можно принимать ацетаминофен.
- Бронходилататоры (ингаляционные лекарственные средства, которые помогают открыть дыхательные пути).
Антибиотики – это мощные лекарства, которые лечат бактериальные инфекции. Но острый бронхит обычно вызван вирусной инфекцией. Антибиотики не помогают при борьбе с вирусами. Антибактериальные препараты выписываются курсом в 5-10 дней только в том случае, если причиной бронхита являются бактерии.
Приступ острого бронхита может сделать дыхание еще более жестким при наличии сопутствующих респираторных проблем. Аллергия, астма или хроническая обструктивная болезнь легких (ХОБЛ) приводят к сужению дыхательных путей. При наличии данных состояний возникает необходимость в использовании небулайзера и других процедур. Для улучшения дыхания назначается кислородная терапия.
Аллергия, астма или хроническая обструктивная болезнь легких (ХОБЛ) приводят к сужению дыхательных путей. При наличии данных состояний возникает необходимость в использовании небулайзера и других процедур. Для улучшения дыхания назначается кислородная терапия.
Внимание! Имеются противопоказания к применению. Необходимо проконсультироваться со специалистом.
Лечение хронического бронхита
Терапия направлена на уменьшение симптомов. Изменения образа жизни часто рекомендуются для контроля признаком заболевания. Речь идет о правильном питании и ведении активного образа жизни. Легочная реабилитация также может быть полезна многим людям с хроническим бронхитом.
В некоторых случаях врачи будут рекомендовать лекарства, которые могут быть представлены в различных формах, в том числе:
- ингаляторы и дыхательные процедуры;
- муколитические препараты;
- стероиды;
- бронходилататоры.
Следует отметить, что наиболее важным этапом терапии пациентов с хроническим бронхитом является амбулаторное лечение.
При хронической форме бронхита эффективна дыхательная гимнастика и массаж. Дополнительные процедуры улучшают циркуляцию крови, улучшают отхождение мокроты и снимают тонус. Дыхательная гимнастика эффективна против одышки и проводится для восстановления дыхания.
Записаться к врачу
Меры профилактики
Рекомендации, которые помогут избежать или уменьшить риск развития как острого, так и хронического бронхита:
- Поддержание хорошей гигиены и регулярное мытье рук.
- Прекращение курения и ношение маски для предотвращения воздействия раздражителей на легкие и уменьшения воспаления дыхательных путей.
- Вакцинация против легочных инфекций сохранит здоровье круглый год.
Даже при лечении кашель может длиться несколько недель. С каждым днем он должен становиться все мягче и суше. Симптомы заболевания проходят постепенно. Если признаки бронхита не исчезают при соблюдении врачебных предписаний, то возникает необходимость в повторном обращении к врачу. В конце концов, речь может идти о бактериальной инфекции или о наличии других проблем с дыханием, которые мешают преодолеть острый бронхит.
В конце концов, речь может идти о бактериальной инфекции или о наличии других проблем с дыханием, которые мешают преодолеть острый бронхит.
Для повышения эффективности лечения бронхита следует отказаться от курения и исключить спиртное. Не допускается переохлаждение организма. В помещении, в котором находится больной, нужно постоянно увлажнять воздух. Если заболевание имеет аллергическую природу, то необходимо исключить контакт с возбудителем.
Источники
- https://www.rmj.ru/articles/pulmonologiya/Lechenie_hronicheskogo_bronhita/
- https://cyberleninka.ru/article/n/ostryy-bronhit
- https://www.rmj.ru/articles/pulmonologiya/Ostryy_bronhit_diagnostika_differencialynaya_diagnostika_racionalynaya_terapiya/
Статья проверена врачом терапевтом-ревматологом Бородиным О.О., носит общий информационный характер, не заменяет консультацию специалиста.
Для рекомендаций по диагностике и лечению необходима консультация врача.
Острый бронхит у детей
Острый бронхит — это ОРЗ с приемущественным поражением бронхов.
Более 90% острых бронхитов вызываются вирусами.
Наиболее часто выделяемые вирусы: аденовирус, риновирус, энтеровирус, грипп A и B, парагрипп, коронавирус, человеческий метапневмовирус и RSV (респираторно-синцитиальный вирус). Бактерии обнаруживаются в 1-10% случаев острого бронхита. Это атипичные бактерии, такие как Mycoplasma pneumoniae, Chlamydophila pneumoniae и Bordetella (возбудитель коклюша).
Симптомы острого бронхита
Всё начинается как обычное ОРВИ: насморк, боль в горле, температура, головная боль.
Через несколько дней на первый план выходит кашель.
Вначале он сухой, затем может стать влажным с небольшим количеством мокроты.
Мокрота может быть прозрачной, белой, жёлтой, зелёной или даже с примесью крови (при сильном надрывном кашле).
Пероксидаза, выделяемая лейкоцитами в мокроте, вызывает изменение цвета (она становится жёлтой и зелёной) ; следовательно, только цвет не следует рассматривать как свидетельство бактериальной инфекции.
Важно! Длительность кашля при обычном течении острого бронхита — 3 недели. Это норма и не требует дополнительного обследования и лечения.
Лейкоцитоз в общем анализе крови присутствует примерно у 20% пациентов; значительный лейкоцитоз более вероятен при бактериальной инфекции, чем при вирусном бронхите.
У части детей могут появится свистящие хрипы при дыхании, что говорит об обструктивном бронхите.
При аускультации лёгких в первые дни не будут выявляться никакие хрипы, затем возможно выслушивание как сухих, так и влажных хрипов над всей поверхностью лёгких.
На рентгенограмме не будет никаких изменений, либо неспецифические (например, «усиление лёгочного рисунка» ).
Диагноз устанавливается на основании жалоб (кашель) и данных осмотра (хрипы в лёгких).
Дифференциальный диагноз:
Важно отличить острый бронхит от пневмонии (воспаления не бронхов, а лëгочной ткани), при этом вирусная пневмония у детей так же не требует лечения антибиотиками.
Бактериальные пневмонии, а так же коклюш необходимо выявлять, так как основное лечение — антибиотики.
Лечение острого бронхита
Обычно лечение антибиотиками неосложненного острый бронхита не рекомендуется, независимо от продолжительности кашля.
Это самопроходящее заболевание.
Симтоматическое лечение — жаропонижающие, обильное питьё и шадящий режим.
Применение отхаркивающих и муколитиков: исследования показали, что декстрометорфан (препарат, подавляющий кашель) неэффективен для подавления кашля у детей с бронхитом. Эти данные в сочетании с риском побочных эффектов у детей, включая седативный эффект и смерть, побудили Американскую академию педиатрии и FDA рекомендовать не использовать противокашлевые препараты у детей младше двух лет. FDA впоследствии рекомендовало не использовать препараты от кашля и простуды у детей младше шести лет.
Есть данные о благоприятном влиянии мëда на снижение кашля у детей старше 1 года.
Терапия » Острый бронхит: диагностика и лечение
Острый бронхит: диагностика и лечение
А.
ФГКУ «Главный военный клинический госпиталь им. акад. Н.Н. Бурденко», пульмонологическое отделение, г. МоскваА. Зайцев
В статье представлен обзор современных методов диагностики, лечения и профилактики острого бронхита (ОБ). Отмечается преобладание вирусной природы ОБ, что ставит под сомнение целесообразность назначения антибактериальных средств. Применение антибиотиков при вирусных ОБ с целью профилактики бактериальных осложнений также сомнительно, т.к. эффективность такого подхода не имеет серьезной доказательной базы. При гриппозной этиологии заболевания необходима противовирусная терапия с использованием ингибиторов нейроаминидазы. Обосновывается выбор противокашлевых препаратов с учетом их механизма действия и противокашлевой активности.
Литература
 Infectious Diseases Society of America. Clin. Infect. Dis. 2000;31:347–82.
Infectious Diseases Society of America. Clin. Infect. Dis. 2000;31:347–82. Pneumologie. 2010;64(1):18–27.
Pneumologie. 2010;64(1):18–27.
Об авторах / Для корреспонденции
Андрей Алексеевич Зайцев, д.м.н., главный пульмонолог ФГКУ «Главный военный клинический госпиталь им. акад. Н.Н. Бурденко». Адрес: 105229, г. Москва, Госпитальная площадь, д. 3. Телефон: (499) 263-10-47. E-mail: [email protected]
Похожие статьи
Не дразните дыхательные пути / Здоровье / Независимая газета
Каждый 10-й пациент с жалобами на затяжной кашель страдает бронхитом
К основным признакам острого бронхита относится сильный сухой кашель. Фото Depositphotos/PhotoXPress.ru
Бронхит – одно из самых распространенных заболеваний дыхательной системы. Оно характеризуется воспалением бронхов, обеспечивающих проведение воздуха в легкие и выведение его наружу, а также удаление частиц пыли, комочков слизи, микроорганизмов. По статистике, этим недугом страдает каждый 10-й пациент, обратившийся к врачу с жалобой на затяжной кашель. Чаще всего бронхит развивается на фоне ОРЗ (острого респираторного заболевания), ОРВИ (острого респираторного вирусного заболевания) или гриппа, характерных для осенне-зимнего периода. Кстати, вирусы или бактерии, вызвавшие эти инфекции, могут быть также возбудителями бронхита.
Появлению воспалительного процесса в бронхах, сопровождающегося отеком и выделением слизи, способствуют такие негативные факторы, как хроническая инфекция в полости носа и глотки, повышенная влажность воздуха, переохлаждение организма, курение, вдыхание дыма, пыли. Нельзя не отметить, что определенную роль в возникновении бронхита играет наследственность.
В клинической практике различают острую и хроническую формы заболевания. В отличие от них еще одна разновидность болезни – обструктивный бронхит – встречается реже, но протекает тяжелее и характеризуется серьезным нарушением функции бронхов.
К основным признакам острого бронхита относятся сильный сухой кашель (в первые дни), затруднение дыхания, одышка, общая слабость. По мере распространения патологического процесса от крупных бронхов к мелким повышается температура тела, кашель становится влажным, отделяемая мокрота приобретает слизисто-гнойный характер. При эффективном лечении эти симптомы обычно исчезают через одну-две недели. В тяжелых случаях, связанных с нарушением проходимости дыхательных путей, болезнь может принять затяжной характер.
Впрочем, хронический бронхит необязательно является продолжением острого. Нередко речь идет о самостоятельном заболевании, вызванном длительным раздражением дыхательных путей вредными агентами. Например, табачным дымом, пылью или химическими веществами, содержащимися во вдыхаемом воздухе. Типичные проявления хронического бронхита – постоянный или периодический кашель с мокротой, продолжающийся не менее трех месяцев в году в течение двух и более лет подряд, а также прогрессирующая одышка. Кстати, одышка – основной признак и обструктивного бронхита, при котором нарушается проходимость бронхов. Одышка при этом возникает после любой физической нагрузки.
Любое заболевание, в том числе и бронхит, нуждается в точной диагностике. Она включает в себя, в частности, анализы крови, мочи, посев мокроты, бронхоскопию (визуальное исследование с помощью специального эндоскопа), рентген.
По результатам обследования врач ставит диагноз и назначает соответствующее лечение. При остром бронхите больному показаны постельный режим, обильное теплое питье с медом, малиной, липовым цветом, подогретая щелочная минеральная вода, горчичники на грудину и межлопаточную область, согревающие компрессы, банки, ингаляции. Из препаратов назначают жаропонижающие, поливитамины и средства против кашля.
При лечении хронического бронхита в первую очередь следует устранить причины заболевания. Так, больному необходимо отказаться от курения, поменять работу, если она сопряжена с наличием в воздухе производственных помещений вредных примесей. С целью ликвидации воспалительного процесса в дыхательных путях пациенту, страдающему хроническим бронхитом, назначают антибиотики, а для восстановления проходимости бронхов – бронхорасширяющие препараты.
Говоря об обструктивном бронхите, следует отметить, что это заболевание носит постоянный необратимый характер и усиливается со временем. Ведущий симптом его – одышка – вызывается обструкцией (от латинского obstructio – запирание, преграда) мелких бронхов из-за спазма их стенок и закупорки просвета фибринозным экссудатом (богатой белком жидкости). Это препятствует нормальной проходимости воздуха, что, в свою очередь, чревато возникновением дыхательной и сердечной недостаточности. При обструктивном бронхите лечение подбирается строго индивидуально. Лекарственная терапия включает в себя прежде всего бронхорасширяющие препараты, а при обострении недуга – антибиотики и средства, разжижающие мокроту.
Бронхит у детей — своевременная диагностика и успешное лечение.
В современной медицине бронхит у детей и его возможные последствия своевременно диагностируются и успешно лечатся. Повторные, частые бронхиты могут быть у детей, если они проживают в условиях с загрязненной атмосферой – в городах с развитой промышленностью и небольшим количеством зеленых насаждений. Частота бронхитов у детей возрастает, если кто-то курит в помещении, где проживает ребенок. Дети и подростки чаще болеют этим заболеванием в холодное время года, при резких перепадах температуры и влажности в окружающей среде.
Бронхит – это воспалительный процесс, протекающий в бронхах. Чаще всего воспаление в бронхах захватывает практически все участки бронхиального дерева. То есть бронхит — это распространение воспалительного процесса во всех бронхах, начиная от крупных долевых и заканчивая самыми мелкими, внутренний диаметр которых у детей до 6 мес составляет не более 1 мм.
Причины появления бронхита у детей
Острый бронхит чаще возникает при заражении ребенка вирусной инфекцией. В таких случаях бронхит вызывают вирусы парагриппа, риновирус, риносинтициальный вирус. Реже у детей вирусный бронхит возникает, если в организм попадают коронавирус, метапневмовирус, или бокавирусы.
На втором месте причиной, вызывающей бронхит, является бактериальная инфекция. Бактериальный бронхит вызывают пневмококк, микоплазмы, хламидии. Реже – гемофильная палочка или моракселла. У большого количества детей причиной острого бронхита является смешанная флора, то есть воспаление возникает при попадании и вирусов, и бактерий одновременно.
Еще одной причиной острого бронхита является попадание пищи и желудочного содержимого в дыхательные пути. Чаще это происходит у детей в возрасте до 6 мес и возникает при срыгивании и неправильном кормлении малыша. Такой бронхит называют аспирационным. Воспаление в слизистой бронхов в этой ситуации возникает по нескольким причинам – желудочное содержимое воздействует агрессивно, так как содержит соляную кислоту и ферменты, а также возможен занос желудочной и кишечной микрофлоры, которая будет являться причиной бактериального бронхита.
Формы бронхита
По течению выделяют несколько форм бронхита:
- Острый бронхит — острое воспаление слизистой оболочки бронхов.
- Рецидивирующий бронхит – когда у ребенка бронхит возникает 2-3 раза в год.
- Хронический бронхит — хроническое распространенное воспалительное поражение бронхов. При этом у ребенка в течение года возникает 2-3 обострения заболевания и так продолжается не менее двух и более лет подряд.
К счастью, у детей хронические бронхиты практически не бывают. Но существует ряд хронических заболеваний, которые протекают с похожими на симптомами.
Симптомы бронхита
При заражении вирусом
Острый бронхит вирусной этиологии начинается с повышения температуры тела, появления насморка и кашля. Может сразу появится кашель, при отсутствие нарушения дыхания со стороны носоглотки. Кашель может быть в первые дни сухой, надсадный, а затем становиться малопродуктивным и влажным. У некоторых детей кашель с первых дней влажный, то есть они неплохо откашливаются. Кашель и повышенная температура тела в среднем могут держаться 5-7 дней. В зависимости от возраста ребенка и вида попавшего в организм вируса, кашель и повышенная температура тела может сохраняться до 2 недель.
При обструктивном бронхите
Иногда бронхит у ребенка протекает с признаками обструкции – это сужение бронхов за счет отека слизистой, скопления вязкой мокроты в бронхах и спазма мышц бронхов. Его часто называют обструктивным бронхитом. Обструктивный бронхит сопровождается удлинением выдоха, который может быть уже с 1-2 дня болезни. При обструктивном бронхите кашель малопродуктивный, иногда может быть навязчивым.
При заражении легочной хламидией
При бронхите, вызванном микоплазмой или легочной хламидией, повышенная температура тела может сохраняться до 2 недель, при этом кашель не ярко выражен, но держится долго, до 2-3 недель.
Лечение бронхита
Лечение бронхита у детей проводится на основании клинических рекомендаций и стандартов. В них обобщен опыт лечения детей и подростков с учетом данных, накопленных зарубежными и российскими специалистами.
При остром бронхите до момента снижения температуры тела лучше обеспечить ребенку полупостельный режим. Малышу в этой ситуации необходимо давать больше пить в течение дня. Если ребенок просыпается ночью, лучше предлагать ему попить и в ночное время. Важно обеспечить заболевшему улучшение отхождения мокроты и помочь ребенку откашливаться – это легкий вибрационный массаж (постукивание по грудной клетке и дыхательная гимнастика, которые проводятся утром, днем и вечером. Лучше данные процедуры проводить натощак и в игровой форме, чтобы настраивать болеющего ребенка на позитив и выздоровление.
В помещении, где находится больной ребенок обязательно должен быть свежий увлажненный воздух. Сухой воздух будет способствовать подсыханию слизи, то есть ребенок не сможет эффективно и качественно откашливаться и удалять мокроту из бронхов. В этой ситуации необходимо проводить регулярное проветривание комнаты. Использовать увлажнитель воздуха, который во время заболевания может иногда работать и круглосуточно. В зимнее время постараться снизить работу отапливающих помещение радиаторов, так как они делают воздух сухим. Если это невозможно, то прикрывать радиаторы влажной тканью. Надо стараться чтобы в комнате не было жарко. Лучше всего — это температура 22 градуса. Ребенку с бронхитом, при отсутствие повышенной температуры тела и интоксикации очень полезны прогулки на свежем воздухе с низкой физической нагрузкой.
Если у ребенка сухой кашель, то ему могут помочь препараты от кашля центрального действия, но их употребляют недолго – 2-3 дня.
Иногда при бронхите малышу могут помочь противовирусные препараты. Они назначаются, если в начале заболевания была вирусная инфекция (ОРВИ).
При трудноотделяемой слизи назначаются муколитические препараты – это лекарственные препараты, разжижающие мокроту. Также назначаются медикаменты, помогающие передвигаться мокроте от нижних отделов бронхов к верхним – они усиливают движения ресничек, расположенных в бронхах. Поэтому мокрота быстрее прдвигантся из нижних отделов в верхние.
Лечение обструктивного бронхита
При остром бронхите с синдромом обструкции целесообразно назначать бронхоспазмолитические препараты, так как причиной тяжелого состояния ребенка, является и спазм гладкомышечного слоя.
В ситуации острого бронхита с синдромом бронхиальной обструкции, назначают проведение ингаляционных процедур с использованием специальных препаратов. Подобрать вид ингалятора для больного ребенка необходимо с врачом, который на основании клинических проявлений данного заболевания и особенностей организма вашего ребенка подберет тактически верный путь ингаляционной терапии и дозу. Антибактериальная терапия, то есть применение антибиотиков в данном случае не показано. Но при сохранении у малыша температуры выше 38° более 5 суток необходимо провести лабораторное исследование и, возможно, сделать рентгеновский снимок грудной клетки. Результаты этих обследований решат вопрос о дальнейшем лечении и применении антибиотиков. Необходимый антибактериальный препарат врачом будет назначен исходя из особенностей клинических проявлений бронхита у данного пациента и результатов проведенного обследования.
Профилактика
В современной ситуации необходимо уделять большое внимание профилактике бронхитов. Профилактика у детей – это проведение прививок от различных инфекций. Важно, чтобы прививался не только ребенок, но и все окружающие его тоже были привиты. Большую роль для детей играет закаливание, свежий воздух в помещении, соблюдение режима дня, постоянные занятия физической культурой, активные прогулки на свежем воздухе, правильное и регулярное здоровое питание, соответствующее возрасту ребенка, употребление витаминов.
Причины длительного кашля не связанные с бронхитом:
- синусит и синдром постназального затека (это затекания носо¬вой слизи по задней стенке глотки в дыхательные пути). У большинства пациентов при этом имеются выделения из носа слизистые или слизисто-гнойные.
- постназальный затек может возникать при общем охлаждении организма, аллергическом и вазомоторном рините, раздражающих факторах внешней среды;
- в бронхи ребенку могут попадать разные инородные тела – при заглатывании, поперхивании, вдыхании;
- онкология, плеврит – здесь диагноз будет правильно поставлен при проведении дополнительных видов обследования;
- длительный кашель может быть при сердечной недостаточности (в этой ситуации кашель чаще возникает ночью, когда ребенок спит), диагностике помогают иследование органов грудной клетки и эхокардиография.
- у ребенка может быть аллергия на разные раздражители (это пищевые, бытовые или растительные аллергены, прием определенных медикаментов, наличие каких-то животных в доме).
- если у ребенка длительный кашель, необходимо исключать инфекционное заболевание коклюш.
Выводы
1. Часто причиной бронхита является острая респираторная инфекция – вирус опускается из носоглотки и ротоглотки в нижние дыхательные пути (трахею и бронхи) при сниженном иммунитете и большом количестве возбудителя (большая вирусная нагрузка). То есть необходимы правильная профилактика и адекватное лечение первых симптомов острой респираторной инфекции у детей. При повышении заболеваемости в регионе стараться меньше находиться в общественных местах и меньше общаться с болеющими людьми.
2. Кашель не всегда является признаком бронхита. Необходима врачебная консультация, чтобы правильно диагностировать причину кашля и правильно назначить лечение в зависимости от этой причины и возникшего заболевания.
3. Лечение бронхита должно назначаться врачом после тщательного осмотра ребенка. Лечение антибактериальными препаратами (антибиотиками) должно проводиться только по назначению врача. Данная терапия назначается в определенных случаях и при наличии определенных клинических показаний. Назначение медикаментов «от кашля» также должно быть проведено врачом. Именно он определит какой препарат и из кокой группы (муколитики, секретолитики, регуляторы моторной функции дыхательных путей, противокашлевые препараты центрального действия) должны быть назначены на данном этапе заболевания.
Онлайн консультация Врача-педиатра
Консультация онлайн
В рамках консультации вы сможете озвучить свою проблему, врач уточнит ситуацию, расшифрует анализы, ответит на ваши вопросы и даст необходимые рекомендации.
В настоящее время, учитывая достижения современной науки, опыт зарубежной и Российской медицины, бронхит и его возможные последствия своевременно диагностируются и успешно лечатся. Родители должны внимательно относится даже к незначительным изменениям в состоянии ребенка и появлению первых симптомов заболевания, чтобы вовремя обратиться за медицинской помощью.
Желаю всем малышам и их родителям крепкого здоровья!
Какие антибиотики эффективны при лечении хронической обструктивной болезни легких (ХОБЛ)?
Автор
Пол Кляйншмидт, доктор медицины Доцент кафедры неотложной медицины, Школа остеопатической медицины Университета Кэмпбелла; Джерри М. Уоллес; Директор резидентуры программы резидентуры EM, Университет Кэмпбелла / Медицинский центр Cape Fear Valley; Лечащий врач медицинского центра Cape Fear Valley; Доцент кафедры неотложной медицины, Методистский университет
Пол Кляйншмидт, доктор медицинских наук, является членом следующих медицинских обществ: Американская академия неотложной медицины
Раскрытие информации: не подлежит разглашению.
Специальная редакционная коллегия
Франсиско Талавера, фармацевт, доктор философии Адъюнкт-профессор, Фармацевтический колледж Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие информации: Получил зарплату от Medscape за работу. для: Medscape.
Пол Блэкберн, DO, FACOEP, FACEP Лечащий врач, Отделение неотложной медицины, Медицинский центр Марикопа
Пол Блэкберн, DO, FACOEP, FACEP является членом следующих медицинских обществ: Американский колледж врачей скорой помощи, Медицинская ассоциация Аризоны , Американский колледж остеопатических врачей неотложной помощи, Американская медицинская ассоциация
Раскрытие информации: нечего раскрывать.
Главный редактор
Барри Э. Бреннер, доктор медицины, доктор философии, FACEP Директор программы, неотложная медицина, Медицинский центр Эйнштейна, Монтгомери
Барри Э. Бреннер, доктор медицины, доктор философии, FACEP является членом следующих медицинских обществ: Alpha Omega Alpha, Американская академия неотложной помощи Медицина, Американский колледж грудных врачей, Американский колледж врачей неотложной помощи, Американский колледж врачей, Американская кардиологическая ассоциация, Американское торакальное общество, Нью-Йоркская медицинская академия, Нью-Йоркская академия наук, Общество академической неотложной медицины
раскрыть.
Антибиотики при обострениях хронической обструктивной болезни легких
Can Fam Physician. 2009 Янв; 55 (1): 15–16.
Профессор кафедры медицины Университета Макмастера в Гамильтоне, Онтарио
Для корреспонденции: Д-р Р.А. McIvor, T2127 Firestone Institute for Respiratory Health, St Joseph’s Healthcare, 50 Charlton Ave E, Hamilton, ON L8N 4A6; телефон 2-1155, добавочный 34330; факс 905 521-6183; электронная почта ac.no.mahsojts@rovicmaCopyright © Колледж семейных врачей КанадыВрачи, работающие в офисе, выписывают больше рецептов на антибиотики при инфекциях дыхательных путей, чем при любом другом заболевании.Однако из-за разногласий по поводу эффективности таких рецептов, задавая вопросы «Требуется ли моему пациенту антибиотик?» и «Если да, то какой, в какой дозе и как долго?» стало трудным делом. И перед тем, как выписать рецепт, нам также необходимо рассмотреть потенциальные побочные эффекты или взаимодействия с лекарствами, аллергию у пациентов и их способность оплачивать лекарства.
В этом выпуске журнала Canadian Family Physician, Korbila et al 1 мы возвращаемся во времени, чтобы пересмотреть, какие препараты первой линии лучше всего подходят для острых бактериальных обострений хронического бронхита (ABECB) — пенициллины или схемы на основе триметоприма? Прежде чем задуматься над этим вопросом, очень важно убедиться, что мы говорим об одном и том же состоянии.
Что в имени?
Как респиролог, я склонен быть очень «черным и белым» в классификации инфекций дыхательных путей. В чем именно заключается клиническая разница между острым бронхитом (AB), внебольничной пневмонией (CAP) и ABECB? Я добавляю к этому списку острые обострения хронической обструктивной болезни легких (AECOPD), предпочтительный канадский термин, потому что в этом контексте он взаимозаменяем с термином ABECB.
Практически у всех был эпизод «острого бронхита».«Это самоизлечивающееся заболевание у людей со здоровыми легкими, и его наиболее частыми симптомами являются кашель, хрипы и окрашенная мокрота. Однако пациенты с АБ не получают пользы от антибиотиков; опорное рандомизированное контролируемое исследование не показало разницы в улучшении симптомов между азитромицином и витамином С. 2
Таким образом, мы практикуем надлежащее «управление антибиотиками», когда пациенты с АБ уходят без назначения антибиотиков. Напротив, врачи никогда не должны сознательно отказываться от назначения антибиотиков пациенту с ВП.Внебольничная пневмония включает в себя совокупность признаков и симптомов, в том числе кашель, мокроту, локальные физические признаки при аускультации грудной клетки и лихорадку. Диагноз подтверждается наличием нового или прогрессирующего инфильтрата на рентгенограмме грудной клетки. Хотя большинство пациентов можно безопасно лечить в амбулаторных условиях, мы должны проявлять бдительность в отношении пациентов с сепсисом и дисфункцией органов-мишеней, что проявляется в виде гипотонии, спутанности сознания, частоты дыхания более 30 вдохов в минуту, поскольку им может потребоваться неотложная сортировка и госпитализация.
Случаи ABECB и AECOPD также почти всегда требуют лечения антибиотиками. Они возникают преимущественно у нынешних или бывших курильщиков, которым уже был поставлен диагноз ХОБЛ; ABECB и AECOPD примерно в 20 раз чаще, чем CAP.
Обострение или нормальное изменение?
Естественное течение ХОБЛ включает повторяющиеся обострения с частотой от 1 до 4 эпизодов в год при тяжелой форме ХОБЛ. От 3% до 16% таких обострений требуют госпитализации, а среди тяжелых эпизодов смертность достигает 10%. 3 Хотя AECOPD в основном можно лечить в учреждениях первичной медико-санитарной помощи, пожилые пациенты или пациенты с серьезными сопутствующими заболеваниями требуют от нас большей бдительности. У этих пациентов будет хронический бронхит, то есть ежедневный кашель с выделением мокроты большую часть дней в течение 3 месяцев кумулятивно в течение 2 лет подряд, а не эмфизему, которая вызывает хроническую одышку и обычно не осложняется инфекционными обострениями.
Большинство пациентов с хроническим бронхитом в стабильном состоянии справляются хорошо, несмотря на существенные ограничения и различные сопутствующие заболевания.Однако острой инфекции (обычно вирусной и, возможно, зараженной при посещении внуков) может быть достаточно, чтобы вызвать значительное ухудшение симптомов и склонить пациентов к дыхательной недостаточности.
Как определить, есть ли у пациента острое обострение, а не нормальные ежедневные вариации хронического бронхита или симптомов ХОБЛ?
Очень хорошо спланированное двойное слепое рандомизированное перекрестное испытание, проведенное в начале 1980-х годов в Виннипеге, Манчестер, помогло нам найти ответ. 4 Пациентам с AECOPD давали амоксициллин, триметоприм-сульфаметоксазол (TMP-SMX), тетрациклин или соответствующее плацебо. Те, кто принимал антибиотики, которые вернулись с дальнейшими обострениями, впоследствии получали плацебо, и наоборот. Состояние пациентов, не получавших антибиотики в этом исследовании, ухудшалось, и им требовалась госпитализация в два раза чаще, чем у пациентов, получавших антибиотики. Авторы обнаружили, что пациенты с 2 или более из следующих симптомов, известных как критерии Антонисена, получают пользу от антибиотика широкого спектра действия: усиление одышки, усиление выделения мокроты и усиление гнойности мокроты (то есть изменение цвета).
Систематический обзор последующих рандомизированных плацебо-контролируемых исследований показал небольшую пользу для пациентов с AECOPD, получавших антибиотики, а не плацебо (хотя в каждой из исходных исследовательских групп было только небольшое количество пациентов). 5
Руководящие принципы ведения
Различные группы руководящих принципов со всего мира объединили все доказательства, связанные с лечением AECOPD. Хотя основной подход всех руководств аналогичен, канадские руководят миром, поощряя стратификацию риска пациентов для выбора антибиотиков. 3 , 6
Глобальные рекомендации по обструктивным заболеваниям легких 7 и рекомендации Европейского респираторного общества 8 имеют незначительные различия, но оба отмечают, что антибиотиком выбора должен быть аминопенициллин, макролид или тетрациклин. Хинолоны одинаково хорошо показали себя в клинических испытаниях, но еще не получили всеобщего признания их клиническое превосходство над другими антибиотиками.
Использование TMP-SMX вышло из употребления, в основном из-за очень широкой кампании в Соединенном Королевстве, посвященной редкому, но опасному для жизни побочному эффекту синдрома Стивенса-Джонсона.Были подняты вопросы о том, почему пожилые люди в Брайтоне, Англия, умирали от побочных эффектов TMP-SMX. 7 Это побудило Комитет по безопасности лекарственных средств написать всем практикующим врачам в Соединенном Королевстве, рекомендуя ограничить TMP-SMX профилактикой и лечением Pneumocystis carinii у лиц с ослабленным иммунитетом. Это сопровождалось ажиотажем в СМИ по всей стране. Хотя комитет впоследствии отказался, в основном из-за широкого использования TMP-SMX при инфекциях мочевыводящих путей, он продолжал ограничивать его использование в ABECB.В настоящее время пациенты крайне неохотно принимают рецепты на TMP-SMX.
В то время как данные подтверждают использование антибиотиков при AECOPD, патогены становятся все более устойчивыми. Это особенно верно в отношении двух основных возбудителей ХОБЛ: Moraxella catarrhalis, и Haemophilus influenzae. В настоящее время они на 100% и 36% продуцируют β-лактамазу соответственно, что существенно ограничивает эффективность пенициллина.
Канадские руководящие принципы гласят, что пенициллин или TMP-SMX следует назначать только пациентам с легкой формой ХОБЛ, у которых не было предыдущих обострений и у которых нет сопутствующих заболеваний. 3 Для пациентов с ХОБЛ, получающих хроническую терапию кортикостероидами и имеющих частые обострения или сопутствующие заболевания, такие как диабет или сердечно-сосудистые заболевания, рекомендации требуют респираторных фторхинолонов или амоксициллин-клавуланата из-за высокого уровня резистентности и неэффективности лечения. агенты первой линии. Ципрофлоксацин лучше всего применять для тех, кто находится в группе риска или с доказанной инфекцией Pseudomonas aeruginosa .
Также важно узнать о недавнем использовании антибиотиков и интегрировать концепцию цикла антибиотиков в практику.Вместо того, чтобы просто увеличивать дозу или продлевать продолжительность терапии, врачи должны изменить класс антибиотиков, если пациенты получали антибиотики по какой-либо причине в течение последних 3 месяцев.
Для пациентов с более тяжелыми проявлениями есть отличные доказательства для добавления преднизона перорально в дозе 30–50 мг в день в течение 10 дней без необходимости постепенного снижения дозы. 9 Эта адъювантная терапия сокращает пребывание в больнице примерно на 1 день среди госпитализированных пациентов и сокращает количество внеплановых посещений врача или случаев обращения за неотложной помощью среди тех, кто прошел лечение, но выписан из отделений неотложной помощи.Хотя нет надежных клинических исследований, канадские руководящие принципы предлагают аналогичный короткий курс пероральных стероидов для тех пациентов, которые имеют в анамнезе тяжелую ХОБЛ или подвержены риску ухудшения состояния.
Модель ведения хронических заболеваний
Крайне важно принять модель ведения хронических заболеваний для пациентов, перенесших обострения. После успешного лечения обострений следует организовать последующее наблюдение. Эти посещения следует использовать, чтобы убедиться, что пациенты правильно управляют ХОБЛ, чтобы оптимизировать текущие функции и качество жизни и предотвратить дальнейшие обострения.Специалисты в области здравоохранения могут также проводить обучение по уменьшению симптомов и способствовать отказу от курения, вакцинации против гриппа и пневмококка, а также соответствующим нефармакологическим и фармакологическим вмешательствам, а также при необходимости направлять к специалистам. 10 , 11
Бремя ХОБЛ увеличивается. Пациенты с обострениями часто посещают отделения неотложной помощи и относятся к числу тех, кого чаще всего госпитализируют в палаты общего профиля.Важно не останавливаться на достигнутом по поводу этого распространенного состояния; мы должны интегрировать самые последние рекомендации в нашу практику.
Сноски
Конкурирующие интересы
Доктор МакИвор получил гонорары за продолжение медицинского образования и участие в заседаниях консультативных советов компаний Abbott, Bayer, Boehringer Ingelheim, GlaxoSmithKline и Pfizer.
Мнения, высказанные в комментариях, принадлежат авторам. Публикация не означает одобрения Колледжем семейных врачей Канады.
Cet article se Trouve aussi en français à la стр. 19.
Ссылки
1. Корбила И.П., Манта К.Г., Симпос II, Димопулос Г., Фалагас М.Э. Пенициллины против схем на основе триметоприма при острых бактериальных обострениях хронического бронхита. Метаанализ рандомизированных контролируемых исследований. Может Фам Врач. 2009; 55: 60–7. [Бесплатная статья PMC] [PubMed] [Google Scholar] 2. Evans AT, Husain S, Durairaj L, Sadowski LS, Charles-Damte M, Wang Y. Азитромицин для лечения острого бронхита: рандомизированное двойное слепое контролируемое исследование.Ланцет. 2002. 359 (9318): 1648–54. [PubMed] [Google Scholar] 3. О’Доннелл Д.Е., Аарон С., Бурбо Дж., Эрнандес П., Марчинюк Д., Балтер М. и др. Рекомендации Канадского торакального общества по ведению хронической обструктивной болезни легких — обновление 2007 г. Кан Респир Дж. 2007; 14 (Дополнение B): 5B – 32B. [Бесплатная статья PMC] [PubMed] [Google Scholar] 4. Энтонисен Н.Р., Манфреда Дж., Уоррен С.П., Хершфилд Е.С., Хардинг Г.К., Нельсон Н.А. Антибактериальная терапия при обострении хронической обструктивной болезни легких. Ann Intern Med.1987. 106 (2): 196–204. [PubMed] [Google Scholar] 5. Saint S, Bent S, Vittinghoff E, Grady D. Антибиотики при обострениях хронической обструктивной болезни легких. Метаанализ. ДЖАМА. 1995. 273 (12): 957–60. [PubMed] [Google Scholar] 6. Balter M, La Forge J, Low D, Mandell L, Grossman R. Канадские рекомендации по ведению обострений хронического бронхита. Кан Респир Дж. 2003; 10 (Дополнение B): 3B – 32B. [PubMed] [Google Scholar] 9. Дэвис Л., Ангус Р.М., Калверли П.М. Пероральные кортикостероиды у пациентов, госпитализированных с обострениями хронической обструктивной болезни легких: проспективное рандомизированное контролируемое исследование.Ланцет. 1999. 354 (9177): 456–60. [PubMed] [Google Scholar] 11. Тодд Д.К., Макайвор Р.А., Пагсли С.О., Кокс Г. Подход к хронической обструктивной болезни легких в первичной медико-санитарной помощи. Может Фам Врач. 2008; 54: 7–11. [Бесплатная статья PMC] [PubMed] [Google Scholar]Антибиотиков в лечении обострений хронического бронхита
Польза антимикробной терапии для пациентов с обострением хронического бронхита (AECB) остается спорной по двум основным причинам.Во-первых, дистальные дыхательные пути пациентов с хроническим бронхитом постоянно колонизируются, даже в клинически стабильные периоды, теми же бактериями, которые были связаны с AECB. Во-вторых, бактериальная инфекция — лишь одна из нескольких причин ОКБ. Эти факторы привели к противоречивым результатам анализа роли бактериальных агентов и реакции на антимикробную терапию пациентов с ОЭКБ. Сообщается, что эпизод AECB присутствует, когда у пациента с хронической обструктивной болезнью легких (ХОБЛ) наблюдается некоторая комбинация усиленной одышки, увеличения объема мокроты, увеличения гнойности мокроты и ухудшения функции легких.В то время как средний пациент с ХОБЛ испытывает 2–4 эпизода AECB в год, некоторые пациенты, особенно с более тяжелой обструкцией дыхательных путей, более восприимчивы к этим приступам, чем другие. Бактериальные агенты, по-видимому, особенно связаны с ОКБ у пациентов с низкой функцией легких и пациентов с частыми эпизодами, сопровождающимися гнойной мокротой. Нетипируемые Haemophilus influenzae, Streptococcus pneumoniae и Moraxella catarrhalis составляют до 50% эпизодов AECB. Грамотрицательные бациллы чаще встречаются у пациентов с более тяжелыми заболеваниями легких.Антибиотики использовались для облегчения обострения хронической обструктивной болезни легких, предотвращения обострения хронической обструктивной болезни легких и долгосрочной потери функции легких, которая характерна для ХОБЛ. Были проведены многочисленные профилактические испытания с довольно стабильными результатами; антибиотики не уменьшают количество эпизодов AECB, но действительно сокращают количество дней, потерянных на работе. В большинстве испытаний антибиотиков изучали влияние лечения на эпизоды ОЭКБ, и результаты были противоречивыми, в основном из-за отбора пациентов и определения конечной точки. У пациентов с тяжелой обструкцией дыхательных путей, особенно при наличии гнойной мокроты, терапия антибиотиками значительно сокращает продолжительность симптомов и может быть рентабельной.За последние 50 лет практически все классы противомикробных препаратов были изучены в AECB. Важные соображения включают проникновение в респираторный секрет, спектр активности и устойчивость к противомикробным препаратам. Эти факторы ограничивают эффективность таких лекарств, как амоксициллин, эритромицин и триметоприм-сульфаметоксазол. Пероральные цефалоспорины расширенного спектра действия, новые макролиды и доксициклин продемонстрировали эффективность в клинических испытаниях. Амоксициллин-клавуланат и фторхинолоны, как правило, следует назначать пациентам с более тяжелым заболеванием.Ряд исследуемых агентов, в том числе кетолиды и новые хинолоны, перспективны для лечения AECB.
ХОБЛ: ведение острых обострений и хронических стабильных заболеваний
1. Статистический сборник США, 1994: национальный сборник данных. 114-е изд. Вашингтон, округ Колумбия: США. Департамент торговли, экономики и статистики, Бюро переписи населения, 1994: 95 ….
2. Вулкок AJ. Эпидемиология хронических заболеваний дыхательных путей. Сундук . 1989; 96 (3 доп.): S302–6.
3. Гарибальди Р.А. Эпидемиология внебольничных инфекций дыхательных путей у взрослых. Заболеваемость, этиология и влияние. Am J Med . 1985; 78: 32–7.
4. Верхей Т.Дж., Каптейн А.А., Малдер Дж. Д. Острый бронхит: этиология, симптомы и лечение. Фам Прак . 1989; 6: 66–9.
5. Стандарты диагностики и лечения пациентов с хронической обструктивной болезнью легких.Американское торакальное общество. Am J Respir Crit Care Med . 1995; 152 (5 пт 2): S77–121.
6. Определение и классификация хронического бронхита в клинико-эпидемиологических целях. Отчет Комитета по этиологии хронического бронхита Совету медицинских исследований. Ланцет . 1965; 1 (7389): 775–9.
7. Anthonisen NR, Манфреда Дж., Уоррен CP, Хершфилд Э.С., Хардинг Г.К., Нельсон Н.А. Антибактериальная терапия при обострениях хронической обструктивной болезни легких. Энн Интерн Мед. . 1987; 106: 196–204.
8. Гамп DW, Филипс Калифорния, Форсайт BR, МакИнтош К, Ламборн КР, Stouch WH. Роль инфекции при хроническом бронхите. Am Rev Respir Dis . 1976; 113: 465–74.
9. Goroll AH. Ведение хронической обструктивной болезни легких. В: Goroll AH, May LA, Mulley AG Jr., et al., Eds. Первичная медицина: офисная оценка и ведение взрослого пациента. 3-е изд.Филадельфия: Липпинкотт, 1995: 252–61.
10. Линн Дж., Эли EW, Чжун З, Макнифф К.Л., Доусон Н.В., Коннорс А, и другие. Живу и умираю с хронической обструктивной болезнью легких. Дж. Ам Гериатр Соц . 2000. 48 (5 доп.): S91–100.
11. Фелькель Н.Ф., Тудер Р. ХОБЛ: обострение. Сундук . 2000; 117 (5 доп. 2): S376–9.
12. Фейн А, Fein AM. Ведение обострений хронической обструктивной болезни легких. Curr Opin Pulm Med . 2000. 6: 122–6.
13. Солер Н, Торрес А, Юинг С, Гонсалес Дж., Селис Р, Эль-Эбиари М, и другие. Микробный состав бронхов при тяжелых обострениях хронической обструктивной болезни легких (ХОБЛ), требующих искусственной вентиляции легких. Am J Respir Crit Care Med . 1998. 157 (5 pt 1): 1498–505.
14. Сетхи С. Инфекционная этиология обострений хронического бронхита. Сундук . 2000; 117 (5 доп. 2): S380–5.
15. Берроуз B, Блум JW, Травер GA, Cline MG. Течение и прогноз различных форм хронической обструкции дыхательных путей в выборке из общей популяции. N Engl J Med . 1987; 317: 1309–14.
16. Ходжкин JE. Прогноз при хронической обструктивной болезни легких. Clin Chest Med . 1990; 11: 555–69.
17. Anthonisen NR, Райт EC, Hodgkin JE.Прогноз при хронической обструктивной болезни легких. Am Rev Respir Dis . 1986; 133: 14–20.
18. Хьюз Дж. Р., Гольдштейн М.Г., Больно РД, Шиффман С. Последние достижения в фармакотерапии курения. ДЖАМА . 1999. 281: 72–6.
19. Fletcher C, et al. Естественная история хронического бронхита и эмфиземы: восьмилетнее исследование ранних хронических обструктивных заболеваний легких у работающих мужчин в Лондоне. Нью-Йорк: Издательство Оксфордского университета, 1976: 1-268.
20. Krzyzanowski M, Едрыховский В. Профессиональное воздействие и частота хронических респираторных симптомов среди жителей Кракова отслеживались в течение 13 лет. Int Arch Occup Environ Health . 1990; 62: 311–7.
21. Каннер RE. Раннее вмешательство при хронической обструктивной болезни легких. Обзор результатов исследования здоровья легких. Мед Клин Норт Ам . 1996. 80: 523–47.
22. Бейтс Д.В., Knott JM, Christie RV.Дыхательная функция при эмфиземе в зависимости от прогноза. Q J Med . 1956; 25: 137–57.
23. Боуши С.Ф., Коутс EO Jr. Прогностическое значение тестов функции легких при эмфиземе: особое внимание уделяется исследованиям артериальной крови. Am Rev Respir Dis . 1964; 90: 553–63.
24. Traver GA, Клайн МГ, Берроуз Б. Предикторы смертности при хронической обструктивной болезни легких. Последующее 15-летнее исследование. Am Rev Respir Dis . 1979; 119: 895–902.
25. Берроуз B, Эрл Р. Прогнозирование выживаемости у пациентов с хронической обструкцией дыхательных путей. Am Rev Respir Dis . 1969; 99: 865–71.
26. France AJ, Прескотт Р.Дж., Бирнацкий В, Мьюир А.Л., Макни В. Предсказывает ли функция правого желудочка выживаемость пациентов с хронической обструктивной болезнью легких? Грудь . 1988. 43: 621–6.
27.Celli BR. Важность спирометрии при ХОБЛ и астме: влияние на подход к лечению. Сундук . 2000; 117 (2 доп.): S15–9.
28. Мэдисон Дж. М., Ирвин RS. Хроническое обструктивное заболевание легких. Ланцет . 1998. 352: 467–73.
29. Kerstjens HA. Стабильная хроническая обструктивная болезнь легких. BMJ . 1999; 319: 495–500.
30. Saint S, Бент S, Виттингхофф Э, Грейди Д.Антибиотики при обострениях хронической обструктивной болезни легких. Метаанализ. ДЖАМА . 1995; 273: 957–60.
31. King DE, Мэлоун Р, Лилли Ш. Новая классификация и обновление хинолоновых антибиотиков. Врач Фам . 2000; 61: 2741–8.
32. Niewoehner DE, Эрбланд М.Л., Deupree RH, Коллинз Д., Гросс, штат Нью-Джерси, Легкая RW, и другие. Влияние системных глюкокортикоидов на обострения хронической обструктивной болезни легких.Кооперативная исследовательская группа Департамента по делам ветеранов. N Engl J Med . 1999; 340: 1941-7.
33. Китингс В.М., Джатаканон А, Уорсделл Ю.М., Барнс П.Дж. Влияние ингаляционных и пероральных глюкокортикоидов на воспалительные показатели при астме и ХОБЛ. Am J Respir Crit Care Med . 1997; 155: 542–8.
34. Хит Дж. М., Монгиа Р. Хронический бронхит: ведение первичной медико-санитарной помощи. Врач Фам . 1998. 57: 2365–72, 2376–8.
35. Факты о лекарствах и сравнения. 55-е изд. Сент-Луис: Факты и сравнения, 2001: 654–659.
36. Доутон Д., Susman J, Ситориус М, Беленький С, Миллатмал Т, Новак Р, и другие. Трансдермальная никотиновая терапия и первичная медико-санитарная помощь. Важность консультирования, демографических факторов и факторов отбора участников для показателей отказа от курения через год. Группа по изучению отказа от курения в штате Небраска. Арк Фам Мед . 1998. 7: 425–30.
37. Braun SR, Маккензи WN, Коупленд С, Рыцарь L, Эллерсик М. Сравнение эффекта ипратропия и альбутерола при лечении хронической обструктивной болезни дыхательных путей. Arch Intern Med . 1989; 149: 544–7.
38. Бойд Г., Морис AH, Поунсфорд Дж. К., Зиберт М, Песлис Н, Кроуфорд К. Оценка сальметерола в лечении хронической обструктивной болезни легких (ХОБЛ). Eur Respir J . 1997; 10: 815–21.
39. При хронической обструктивной болезни легких комбинация ипратропия и альбутерола более эффективна, чем любое другое средство по отдельности. 85-дневное многоцентровое исследование. Группа изучения комбинированных ингаляционных аэрозолей. Сундук . 1994; 105: 1411–9.
40. Каллахан К.М., Диттус Р.С., Кац Б.П. Пероральная кортикостероидная терапия для пациентов со стабильной хронической обструктивной болезнью легких. Метаанализ. Энн Интерн Мед. .1991; 114: 216–23.
41. Влияние ингаляционного триамцинолона на снижение легочной функции при хронической обструктивной болезни легких. N Engl J Med . 2000; 343: 1902–9.
42. Продолжительная или ночная кислородная терапия при гипоксической хронической обструктивной болезни легких: клиническое испытание. Группа исследования ночной кислородной терапии. Энн Интерн Мед. . 1990; 93: 391–398.
43. Clini E, Vitacca M, Фоглио К, Симони П., Амброзино Н.Программы долгосрочного ухода на дому могут снизить количество госпитализаций при ХОБЛ с хронической гиперкапнией. Eur Respir J . 1996; 9: 1605–10.
44. Couser JI Jr, Мартинес Ф.Дж., Celli BR. Легочная реабилитация, включающая упражнения на руки, снижает потребность в метаболической вентиляции для простого подъема руки. Сундук . 1993; 103: 37–41.
45. Купер Дж. Д.. История хирургических вмешательств при эмфиземе. Am Thorac Surg .1997; 63: 312–9.
46. Trulock EP. Трансплантация легких. Am J Respir Crit Care Med . 1997; 155: 789–818.
47. Купер Дж. Д., Trulock EP, Триантафиллоу А.Н., Паттерсон Г.А., Поль М.С., Делони PA, и другие. Двусторонняя пневмонэктомия (уменьшение объема) при хронической обструктивной болезни легких. J Thorac Cardiovasc Surg . 1995; 109: 106–16.
Бактерии, антибиотики и ХОБЛ | Европейское респираторное общество
Реферат
Бактериальная инфекция — одна из нескольких важных причин обострения хронической обструктивной болезни легких (ХОБЛ), которые могут сосуществовать.ХОБЛ является гетерогенным заболеванием, и частота бактериальной инфекции неоднородна; Гиперсекреция слизи может быть важным фактором риска.
Бактериология инфекций варьируется в зависимости от тяжести основного заболевания дыхательных путей. В настоящее время гораздо лучше понимается патогенез бактериальных инфекций слизистой оболочки дыхательных путей. Бактериальная колонизация нижних дыхательных путей может быть стимулом для хронического воспаления и влиять на интервал между обострениями.
Устойчивость к антибиотикам увеличилась у всех основных патогенов. Антибиотики являются важной частью лечения обострений ХОБЛ, и решение о назначении антибиотика может быть принято на основании клинических данных. На основании имеющихся данных труднее решить, должны ли характеристики пациента и риск устойчивости к антибиотикам влиять на выбор эмпирического лечения антибиотиками.
Большинство новых антибиотиков являются модификациями существующих структур, поэтому следует предпринять все усилия для сохранения чувствительности существующих антибиотиков путем их правильного использования.
Хроническая обструктивная болезнь легких (ХОБЛ) включает несколько состояний (обструкция дыхательных путей, хронический бронхит, бронхиолит или заболевание мелких дыхательных путей и эмфизема), которые часто сосуществуют. Пациенты страдают обострениями своего состояния, которые обычно связаны с усилением одышки, и часто усиливается кашель, который может сопровождаться слизью или гнойной мокротой. Частота, с которой бактериальная инфекция вызывает обострение, может варьироваться в зависимости от того, какое состояние является доминирующей патологией.Пациенты с хроническим бронхитом более восприимчивы к бактериальным бронхиальным инфекциям, чем пациенты с эмфиземой или астмой. Гиперсекреция слизи, которая является признаком хронического бронхита, особенно связана со смертностью от инфекционной причины 1. Эти наблюдения можно объяснить сродством, с которым бактерии прикрепляются к слизи, и задержкой мукоцилиарного клиренса, которая происходит при хроническом бронхите, частично из-за потери реснитчатых клеток, которые заменяются бокаловидными клетками 2.Таким образом, бактерии, которые вдыхаются или попадают в бронхиальное дерево, могут использовать неподвижную слизь в качестве первого шага для колонизации слизистой оболочки.
Хотя нарушение дыхательной функции само по себе не делает пациентов восприимчивыми к инфекции, оно влияет на исход инфекции нижних дыхательных путей (ИДПТ) 3. Тяжелая обструкция дыхательных путей, гипоксемия и наличие гиперкапнии — все это факторы риска, ведущие к неблагоприятному исходу. 4. У лиц с объемом форсированного выдоха за одну секунду (FEV 1 ) менее 0.75 L, приблизительная смертность через 1 год и 10 лет составляет 30% и 95% соответственно, хотя продольные исследования показали, что некоторые пациенты выживают в течение многих лет сверх среднего 5. Причина этого, по-видимому, в том, что смерть обычно наступает как в результате медицинского осложнения, такого как острая дыхательная недостаточность, пневмония или сердечная аритмия, и это зависит от непредсказуемых посторонних факторов. Таким образом, влияние ИДП на состояние здоровья пациента с ХОБЛ заметно варьируется в зависимости не только от тяжести инфекции, но и от состояния легких, возраста и общего состояния здоровья, что влияет на риск медицинских осложнений 4.
Антибиотики обычно назначаются эмпирически пациентам с острым обострением ХОБЛ для лечения предполагаемой бактериальной инфекции. Повышение устойчивости бактерий к антибиотикам привлекло внимание к преимуществам этой практики и, что более важно, на важности бактериальной инфекции при ХОБЛ и ее роли в стимуляции воспаления бронхов. Недавний анализ острых обострений ХОБЛ в США проиллюстрировал масштабы проблемы 6. Авторы использовали данные за 1994 год для проведения своих расчетов.По их оценкам, было 280 000 госпитализаций и 10 миллионов амбулаторных посещений главным образом из-за ХОБЛ. Большинство пациентов в обеих группах были в возрасте ≥65 лет, и пациенты старшего возраста находились в больнице дольше. Средняя стоимость визита к врачу оценивалась в 74 доллара США, тогда как средняя стоимость госпитализации составляла 5 516 долларов США. Стоимость антибиотиков составляет лишь небольшой процент от последней стоимости. В исследовании подчеркиваются два момента. Во-первых, большинству пациентов давали антибиотики, поэтому количество антибиотиков, назначаемых по этому показанию, огромно.Во-вторых, если бы можно было найти эффективную терапию, которая снизила бы потребность в госпитализации, она была бы очень рентабельной из-за большой разницы в стоимости лечения в этих двух условиях.
Бактериальная инфекция и обострения хронической обструктивной болезни легких
Эта тема вызвала много споров, и высказывались противоположные мнения 7, 8. С одной стороны, бактерии рассматриваются как пассажиры, которые лишь изредка являются основной причиной обострения 7.С другой стороны, считается, что бактериальные инфекции вызывают по крайней мере половину обострений, и рекомендуется, чтобы выбор антибиотика был важен, потому что рост бактериальной устойчивости сделал старые агенты менее эффективными 8. Тот факт, что споры о назначении антибиотиков продолжает работать, в основном из-за того, что доказательства того или иного мнения неубедительны. Сторонники первого взгляда обычно советуют назначать кортикостероиды для контроля воспаления дыхательных путей, а антибиотики, если они вообще используются, должны быть более старыми, недорогими и безопасными.Одно исследование показало, что антибиотики по сравнению с пероральным преднизолоном не принесли каких-либо дополнительных преимуществ при обострениях легкой или умеренной обструкции дыхательных путей, но у нескольких пациентов в исследовании были доказательства инфекции, а у некоторых преобладала астма. 9. Роль кортикостероидов в лечении. лечение ХОБЛ также противоречиво. Несколько недавних долгосрочных испытаний ингаляционных кортикостероидов при ХОБЛ показали, что нет положительного влияния на ежегодное снижение функции легких. У пациентов с тяжелой формой ХОБЛ наблюдается небольшой положительный эффект на качество жизни и снижение частоты обострений 10–13.При тяжелых обострениях эффективны системные кортикостероиды, ускоряющие выздоровление 14.
Только одно из четырех проспективных исследований показало, что более частые эпизоды инфекции вызывают более быстрое снижение функции легких 15. Плацебо-контролируемые исследования с участием небольшого числа пациентов предоставили противоречивые доказательства эффективности антибиотиков при обострениях ХОБЛ 8. Недавний метаанализ девяти плацебо-контролируемых исследований показал, что в целом антибиотикотерапия острых обострений ХОБЛ дает небольшую, но значительную пользу с точки зрения общего выздоровления и изменения пиковой скорости кровотока 16.Кроме того, было проведено девять проспективных плацебо-контролируемых рандомизированных исследований с целью выяснить, снижает ли продолжительное лечение антибиотиками частоту обострений 15. Результаты снова были противоречивыми. Пять испытаний не показали снижения частоты обострений, тогда как четыре действительно показали значительное снижение по сравнению с плацебо. Два из пяти испытаний, которые не показали положительного эффекта, показали значительно меньшую потерю времени в работе в группе антибиотиков, даже несмотря на то, что частота обострений не отличалась от группы плацебо.Было обнаружено, что пациенты, которые с наибольшей вероятностью получат пользу от непрерывного лечения антибиотиками, — это пациенты, страдающие частыми обострениями, что, по оценкам, составило ≥4 · лет -1 .
Исследование Anthonisen et al . 17 часто упоминается как поддерживающая терапия антибиотиками. В этом исследовании 173 пациента с ХОБЛ наблюдались в течение 3,5 лет, в течение которых у них было 362 обострения. Антибиотики или плацебо давали рандомизированным двойным слепым перекрестным способом. Были выделены три степени тяжести обострения: наиболее тяжелая (тип 1) включала усиление одышки с увеличением объема мокроты и гнойностью, тип 2 — любые два из этих симптомов, а наименее тяжелая степень (тип 3) — любой из этих симптомов. с признаками лихорадки или инфекции верхних дыхательных путей.Использовались три антибиотика: амоксициллин, триметоприм-сульфаметоксазол и доксициклин; выбор делает врач. Значительный эффект от антибиотиков наблюдался у пациентов с обострениями типа 1, тогда как у пациентов, у которых был только один из определенных симптомов, не было значительной разницы между антибиотиком и плацебо. Однако даже при обострениях типа 1 43% пациентов выздоровели в группе плацебо в течение 21 дня, что подчеркивает сложность различения преимуществ различных антибиотиков, когда выздоровление является основной конечной точкой исследования.Основная критика этого исследования заключалась в том, что микробиологические исследования не проводились, поэтому роль бактериальной инфекции в обострениях типа 1 предполагалась, а не доказывалась. Anthonisen et al. Исследование 17 также показало, что у пациентов с множественными обострениями продолжительность обострений, леченных антибиотиками, была в среднем на 2,2 дня меньше, чем у пациентов, получавших плацебо (p = 0,02). Однако, когда все пациенты были рассмотрены и неудачи лечения были исключены из анализа, польза от антибиотиков для скорости выздоровления составила всего 0.9 дней (незначительно). Пиковая скорость вернулась к исходному уровню в обеих группах в течение периода исследования, но скорость увеличения была быстрее при обострениях, леченных антибиотиками.
В большинстве испытаний антибиотиков сравнивали новый антибиотик с уже зарекомендовавшим себя соединением с целью регистрации и лицензирования нового продукта. Эквивалентность — желаемый результат таких испытаний, потому что это то, что требуют лицензирующие органы, и, как следствие, пациенты были включены с плохо определенным заболеванием неопределенной степени тяжести 18.Эти испытания очень мало повлияли на современные знания об инфекции и ХОБЛ. Даже испытания, в которые включали пациентов на основе Anthonisen et al. 17 критериев, определенных ранее, не смогли с использованием стандартных критериев выздоровления, по оценке клинициста в конце лечения или вскоре после него, показать, что повышенная эффективность антибиотика in vitro означает клиническое превосходство 19. В исследовании моксифлоксацина a новый хинолоновый антибиотик, против макролидного антибиотика кларитромицина, у пациентов с обострениями хронического бронхита 1 или 2 типа Anthonisen, хинолон был намного более активен in vitro против Haemophilus influenzae , который был наиболее частым изолированным бактериальным патогеном.В результате через семь дней после лечения успешный бактериологический ответ был получен у 77% (89 из 115 пациентов с положительными результатами бактериологического исследования мокроты) пациентов в группе моксифлоксацина и 62% (71 из 114) пациентов в группе кларитромицина. что указывает на превосходство моксифлоксацина. Однако показатели клинического излечения составили 89% (287 из 322) и 88% (289 из 327) пациентов, получавших моксифлоксацин и кларитромицин, соответственно. Бактериологическая эрадикация и клинический успех были наиболее частыми исходами, тогда как бактериологическая эрадикация и клиническая неудача были редкими случаями.Однако бактериологическая неудача, связанная с клиническим успехом, была довольно частой в группе кларитромицина. Результат этого исследования предполагает, что уровень воспаления в дыхательных путях во время обострения может снизиться при наличии стойкой инфекции, и это может быть использовано, чтобы показать, что бактериальная инфекция не вызывает обострения. Альтернативное объяснение может заключаться в том, что количество бактерий уменьшается при лечении антибиотиками до уровней, которые не вызывают значительного воспалительного ответа, или что польза от кларитромицина объясняется противовоспалительными свойствами макролидного антибиотика, а не его антибактериальным действием. 20.Другая возможность заключается в том, что бактериологический анализ в клинических исследованиях основан на образцах мокроты, которые могут не отражать уровень инфекции в более мелких дыхательных путях, особенно потому, что во многих исследованиях не применяются строгие критерии для исключения контаминации носоглотки.
Основная проблема заключается в том, что большинство исследований антибиотиков не имеют достаточной мощности, чтобы продемонстрировать превосходство, особенно потому, что они сравнивают один антибиотик с другим, а не с плацебо (по этическим соображениям), и поскольку почти половина пациентов выздоравливает самопроизвольно, а часть пациентов терпит неудачу. сделайте это по причинам, отличным от стойкой бактериальной инфекции 17.Был проведен метаанализ сравнительных испытаний антибиотиков, проведенных для целей регистрации, которые по отдельности дали эквивалентные результаты. Эти анализы могут подвергаться критике, поскольку анализируемые результаты обычно не являются исходными первичными конечными точками испытаний. Однако они действительно показывают, что при включении большого числа пациентов могут существовать различия между антибиотиками в отношении важных критериев, таких как необходимость госпитализации и общая смертность 21. Еще одним способом повышения шансов дифференциации антибиотиков было бы использование другие параметры в дополнение к выздоровлению в конце лечения (которое часто определяется довольно грубо из-за отсутствия необходимости в дальнейшем лечении антибиотиками) для оценки эффективности антибиотиков.Было сделано несколько предложений , например. скорость выздоровления, вопросы качества жизни, связанные со здоровьем, и время до следующего обострения инфекции 22, 23. Например, сравнение нового хинолонового антибиотика гемифлоксацина с кларитромицином подтвердило описанный выше результат с моксифлоксацином , т.е. бактериологическое превосходство хинолона , но никакой разницы в частоте клинического излечения в конце лечения. Однако пациенты в группе гемифлоксацина имели значительно (p <0.05) более длительный период до следующего инфекционного обострения по сравнению с кларитромицином 24. Этот результат свидетельствует о том, что стойкая бактериальная инфекция у пациентов, принимающих кларитромицин, не препятствует выздоровлению после обострения, но приводит к более короткому периоду между обострениями.
В нескольких недавних исследованиях использовались методы бронхоскопии, чтобы избежать загрязнения носоглотки откашливаемой мокротой 25–27. Катетер с защищенной щеткой для образцов (PSB), который вводится во время бронхоскопии, используется для отбора проб секрета из нижних дыхательных путей и имеет меньший риск загрязнения носоглотки, поскольку пробка дистального катетера смещается только тогда, когда бронхоскоп находится в положении, позволяющем взять образец.Этот метод хорошо зарекомендовал себя у пациентов с пневмонией, которые не получали антибиотики, но его применение при ХОБЛ, где нет области консолидации для направления исследования, менее изучено. Другие исследователи использовали лаваж, сделанный при бронхоскопии, для исследования ИДП, и этот подход имеет некоторые преимущества в том, что берутся образцы большей площади и в жидкости можно измерить медиаторы воспаления, но имеет недостаток, заключающийся в том, что загрязнение верхних дыхательных путей во время введения бронхоскопа больше. вероятный.Эти исследования подтвердили результаты более ранних исследований с использованием посева мокроты (обзор в 8) и показали, что значительное количество бактерий присутствует в бронхиальном дереве примерно в половине-трех четвертей обострений. Однако несколько факторов затрудняют определение доли обострений, основной причиной которых является бактериальная инфекция: спонтанное выздоровление наблюдается, когда защитные силы хозяина успешно справляются с инфекцией поверхностных слизистых оболочек; может быть более одной причины обострения e.грамм. вирусная инфекция и бактериальная инфекция, если это происходит, являются вторичным явлением; и отсутствие неинвазивного метода для надежного определения наличия и уровня инфекции в нижних дыхательных путях. Спектр патологий при ХОБЛ и степень тяжести поражения легких также усложняют исследования антибиотиков. Например, вирусная инфекция может спровоцировать ухудшение астматического компонента ХОБЛ, а также вторичную бактериальную инфекцию. В этом случае антибиотики, назначаемые отдельно, могут искоренить инфекцию, но не справятся с повышенной обструкцией воздушного потока, поэтому пациент не выздоровеет.
Бактериология обострений хронической обструктивной болезни легких
Существует общее мнение, что бактерии, наиболее часто выделяемые из мокроты во время обострений ХОБЛ, это нетипичные виды H. influenzae , Streptococcus pneumoniae и Moraxella catarrhalis 8, 15, но несколько исследований показали, что эти виды могут быть изолированы от пациентов в стабильные периоды, а также при обострениях 28–31.Одно исследование действительно обнаружило увеличение частоты выделения бактерий у одних и тех же пациентов во время обострений по сравнению со стабильными периодами 32, но это не было однозначным выводом. Во время обострения может быть выделено большее количество бактерий, чем в стабильной фазе. В одном исследовании окраска мокроты по Граму показала менее двух организмов на поле масляной иммерсии, когда пациенты были стабильны, но 8–18 · поле -1 во время обострения 33. Monso et al. 25 изучил 40 пациентов с ХОБЛ в течение стабильной фазы их болезни и обнаружил положительные культуры PSB, определенные как ≥10 3 колониеобразующих единиц (КОЕ) · мл -1 у четверти пациентов. H. influenzae и S. pneumoniae были преобладающими обнаруженными видами. Другая группа пациентов была обследована в период обострения. Число пациентов с положительными культурами PSB составляло около 50%, и хотя преобладали те же виды, количество бактерий было выше. У 24% пациентов было более 10 4 бактерий · мл -1 во время обострения, по сравнению только с 5% стабильных пациентов.
Несколько недавних исследований показали, что грамотрицательные виды, чаще связанные с пациентами с бронхоэктазами, также выделяются при ХОБЛ и что существует корреляция между функцией легких и выделенными видами бактерий. H. influenzae по-прежнему является наиболее распространенным изолятом в этих исследованиях. У пациентов с легкой обструкцией воздушного потока чаще выделяются S. pneumoniae и другие грамположительные кокки, тогда как Pseudomonas aeruginosa и другие грамотрицательные бациллы составляют значительное количество изолятов у пациентов с тяжелой обструкцией воздушного потока, но являются редко в легких случаях 34–36. Можно предположить, что: частое назначение антибиотиков пациентам с тяжелой обструкцией дыхательных путей привело к тому, что бактерии, колонизирующие дыхательные пути, перешли к более устойчивым грамотрицательным видам, но не было представлено никаких доказательств того, что это так; и что компьютерная томография высокого разрешения (КТВР) может продемонстрировать неожиданные бронхоэктазы в случаях с P.aeruginosa , как было обнаружено в некоторых случаях ХОБЛ с частыми инфекциями 4.
Fagon et al. — 27 обследованных пациентов с тяжелыми обострениями ХОБЛ, приводящими к гиперкапнической дыхательной недостаточности, интубации и ИВЛ. В течение 24 часов до введения любых антибиотиков образец PSB был взят из сегментарного бронха с наибольшей секрецией. В половине случаев встречалась бактериальная инфекция, но обнаруженные виды были гораздо более разнообразными и включали P.aeruginosa и других грамотрицательных бактерий. H. parainfluenzae был наиболее частым изолятом в этом исследовании. За исключением лихорадки, которая была значительно выше у пациентов с положительной культурой PSB, клинические признаки обострения были сходными у пациентов с инфекцией и без нее. Показатели исхода также были схожими в обеих группах, хотя большинство пациентов с отрицательными посевами PSB действительно получали эмпирические антибиотики.
Большинство видов бактерий, поражающих бронхиальное дерево, также являются частью комменсальной флоры носоглотки. e.грамм. H. influenzae , или условно-патогенные микроорганизмы , например P. aeruginosa . Инфекции слизистых оболочек обычно поверхностны, и большинство бактерий находится в просвете, связанном с выделениями, в то время как часть бактерий прилипает к эпителиальной поверхности, особенно в областях эпителиального повреждения, а некоторые могут проникать в слизистую оболочку 2, 37. Все респираторные патогены, которые Настоящие авторы изучили in vitro , активно прилипают к слизи и участкам эпителиального повреждения (рис.1⇓). Слизь содержит высокомолекулярные гликопротеины, называемые муцинами, которые имеют связанные с О-гликозидом углеводные боковые цепи, которые обеспечивают множество рецепторов для прикрепления бактерий 2. В здоровых дыхательных путях это облегчает удаление бактерий на мукоцилиарном эскалаторе, но в пораженных дыхательных путях образуется избыточная слизь, которая образуется плохо очищается, и в этих условиях прилипание слизи способствует инфекции. Поэтому неудивительно, что смешанные инфекции распространены при ХОБЛ, а также то, что несколько исследований 38, 39 показали, что текущее курение сигарет, которое ухудшает мукоцилиарный клиренс, связано с бактериальной колонизацией нижних дыхательных путей (LABC).
Бактериальный патогенез при хронической обструктивной болезни легких
Неоднократное повреждение от вдыхания высоких доз атмосферных загрязнителей или табачного дыма приводит к гиперсекреции слизи, потере реснитчатых клеток, увеличению количества бокаловидных клеток и гипертрофии слизистой оболочки. Эти изменения морфологии дыхательных путей делают их уязвимыми для бактериальной инфекции. Бактериальные продукты ослабляют остаточную защиту хозяина и являются одним из стимулов нейтрофильного воспаления.Внутри слизистой оболочки находятся лимфоциты, которые преимущественно относятся к фенотипу Т-клеток CD8 +, моноциты и макрофаги. Эти популяции клеток играют важную роль в высвобождении медиаторов, которые управляют различными аспектами хронического воспаления 40, 41. Эпителиальные клетки также являются активными участниками воспалительных процессов, поскольку они выделяют провоспалительные медиаторы, включая цитокины, метаболиты арахидоновой кислоты и оксид азота (NO). 42. Нейтрофилы и, в меньшей степени, эозинофилы привлекаются в просвет дыхательных путей факторами хозяина, такими как интерлейкин (IL) -8, лейкотриен B4 (LTB4) и фактор комплемента 5a (C5a), а также продуктами хемотаксии 43–46. .Во время фагоцитоза нейтрофилы выделяют ферменты протеиназы и активные формы кислорода, которые не полностью нейтрализуются либо потому, что они высвобождаются в непосредственной близости от ткани, либо в количествах, достаточных для преодоления антипротеиназной и антиоксидантной защиты ткани. Продукты нейтрофилов увеличивают проницаемость эпителия, повреждают эпителиальные клетки и стимулируют выработку слизи 47–50. Приток нейтрофилов является самовоспроизводящимся, поскольку их активация приводит к высвобождению дополнительных IL-8 и LTB4, и по мере продвижения в дыхательные пути они разрушают соединительную ткань, высвобождая пептиды, которые могут быть хемоаттрактантами сами по себе.Нейтрофильная эластаза также активирует C5, генерируя C5a, и может также активировать эпителиальные клетки для высвобождения большего количества IL-8 51, 52. Иммунные комплексы с бактериальными антигенами стимулируют другие воспалительные процессы, которые усиливают воспалительную реакцию 15. Таким образом, хроническое воспаление ослабляет защитные силы организма хозяина. дыхательные пути при ХОБЛ, что делает их более восприимчивыми к бактериальной инфекции, а воспалительная реакция поддерживается присутствием бактерий, создающих цикл событий (рис. 2⇓). Бактериальная инфекция является лишь одним из многочисленных стимулов, вызывающих воспаление при ХОБЛ, и отсутствуют доказательства того, что усиление воспаления из-за одной только бактериальной инфекции приводит к прогрессированию обструкции воздушного потока.Однако, когда возникают инфекционные обострения, они оказывают серьезное влияние на общее состояние здоровья пациента, выздоровление которого может занять 6 недель или более, а инфекция может привести к серьезным осложнениям, требующим госпитализации 1, 4, 6, 15, 53.
Бактериальные респираторные патогены хорошо оснащены, чтобы использовать любую слабость местной защиты хозяина, используя различные механизмы, чтобы избежать устранения оставшейся защиты хозяина. К ним относятся производство факторов, которые ухудшают мукоцилиарный клиренс, парализующие биения ресничек и стимуляцию выработки слизи, ферменты, разрушающие местный иммуноглобулин, антигенная гетерогенность, чтобы избежать иммунного надзора, рост биопленок, адгезия к эпителию, выживание в эпителиальных клетках и образование микроколоний, окруженных полисахаридом. гель 2.Сыворотка и мокрота пациентов с ХОБЛ содержат большое количество антител к антигенам бактерий, которые их заражают. Исследования с использованием гомологичных изолятов показывают новый ответ антител на H. influenzae после обострения 54. Однако бактерии часто могут сохраняться в дыхательных путях, несмотря на этот ответ антител. Некоторые из антител могут быть направлены против нерелевантных антигенов, и, возможно, эти антитела блокируют эффективную опсонизацию 15. H. influenzae демонстрирует заметную антигенную гетерогенность в своих белках внешней мембраны.Генетические механизмы, лежащие в основе этих изменений, включают накопление точечных мутаций в генах, приводящих к аминокислотным изменениям в открытых участках основных белков внешней мембраны, а также перенос дезоксирибонуклеиновой кислоты (ДНК) между штаммами. Существует сильное давление отбора, благоприятствующее гетерогенности, чтобы бактерия могла избежать распознавания воспалительной реакцией хозяина. 55. Липополисахарид (ЛПС) является основным гликолипидом во внешней мембране H. influenzae . H. influenzae экспрессирует молекулу ЛПС, в которой отсутствуют длинные повторяющиеся боковые цепи полисахарида, которые типичны для ЛПС грамотрицательных бактерий, таких как Escherichia coli . Следовательно, эндотоксин H. influenzae точнее называть липоолигосахаридом (ЛОС). Существует заметная структурная гетерогенность LOS между штаммами и даже внутри клона бактерий, происходящих от одного штамма. На структуру влияют факторы окружающей среды и генетические механизмы, которые позволяют бактерии адаптироваться к окружающей среде.Компоненты LOS напоминают олигосахаридные фрагменты на поверхности клеток человека, и эта молекулярная мимикрия может быть еще одним способом, которым бактерия избегает распознавания хозяином 55.
ЛПС является сильнодействующим стимулятором секреции различных медиаторов воспаления и иммунорегуляторных цитокинов из резидентных и воспалительных клеток в легких, включая фактор некроза опухоли-α (TNF-α), простагландины, лейкотриены, интерлейкины, фактор активации тромбоцитов, NO, супероксид анион и перекись водорода 41, 42.LOS H. influenzae значительно увеличил высвобождение IL-6, IL-8 и растворимой молекулы внутриклеточной адгезии-1 (sICAM-1) культивированными эпителиальными клетками бронхов 56. Существуют различия в потенциале LPS разных видов. спровоцировать воспаление. Например, P. aeruginosa LPS более эффективен, чем E. coli LPS в стимуляции высвобождения хемотаксической активности моноцитов из различных линий клеток легких 57. Другие бактериальные продукты стимулируют высвобождение IL-8 из эпителиальных клеток 58.
Механизм, с помощью которого некоторые респираторные бактериальные токсины повреждают эпителиальные клетки, выяснен. Bordetella pertussis трахеальный цитотоксин (ТСТ), фрагмент мурамилового пептида, секретируемый во время роста бактерий, как полагают, вносит вклад в патологию респираторного эпителия при коклюше. Серия элегантных экспериментов Flak & Goldman 59 показала, что TCT и LPS запускают выработку IL-1, который, в свою очередь, стимулирует выработку NO, вызывающую повреждение клеток.Авторы настоящего изобретения показали, что ингибирование NO-синтазы снижает степень повреждения эпителия, вызванного инфекцией P. aeruginosa культуры органов дыхательной ткани, предполагая, что механизм, выясненный для TCT, может быть общим для других респираторных патогенов, которые повреждают эпителиальные клетки 60 Таким образом, интересно, что уровни выдыхаемого NO повышаются во время обострений ХОБЛ и не были резко снижены внутривенными кортикостероидами, но вернулись к норме через несколько месяцев, когда пациент был клинически стабильным 61.
Причина обострения может быть многофакторной. Аллергическая жидкость в дыхательных путях, компоненты загрязнения воздуха и продукты грамположительных и грамотрицательных бактерий могут усиливать выработку муцина. Внутриклеточная передача сигналов и механизмы регуляции генов, опосредующие эти эффекты, открываются, и на сегодняшний день кажется, что сигнальные пути различны, хотя есть некоторые общие пути , например. Индукция муцина как грамположительными, так и грамотрицательными бактериями зависит от тирозинкиназы 62.Вирусные инфекции являются причиной примерно трети обострений 63. Вирусная инфекция нарушает мукоцилиарный клиренс, вызывая потерю реснитчатых клеток и измененную реологию слизи 64 и через медиаторов воспаления, таких как кинины, вирусные инфекции вызывают повышенную проницаемость эпителия, что может усилить воспалительный процесс 65. Эти изменения могут способствовать последующей бактериальной инфекции или увеличению количества бактерий, уже колонизирующих нижние дыхательные пути. Хотя сама вирусная инфекция может проходить самостоятельно, вторичная бактериальная инфекция может продлить обострение.Вирусы также могут усиливать воспалительную реакцию на последующую бактериальную инфекцию за счет активации факторов транскрипции 66.
Бактериальная колонизация бронхиального дерева в стабильном состоянии
Применение методов бронхоскопии для изучения инфекций при ХОБЛ подтвердило результаты более ранних исследований мокроты о том, что стабильные пациенты довольно часто переносят бактерии в нижних дыхательных путях, и могут присутствовать несколько штаммов одного и того же вида 25, 28–31, 38, 39, 67, 68.LABC, вероятно, представляет собой баланс, при котором нарушенная защита хозяина может ограничивать количество бактерий, но не уничтожать их. LABC — это динамический процесс, так что штаммы могут переноситься в течение различных периодов времени, прежде чем будут потеряны и заменены другими 55. На данном этапе неясно, влияет ли LABC на уровень воспаления в дыхательных путях или на частоту инфекционных обострений. . Monso et al. 25 обнаружил, что бактериология при обострениях была такой же, как и в стабильном состоянии.Обострение может произойти, когда снижение защитных сил хозяина следует за вирусной инфекцией или каким-либо другим инсультом, что приводит к увеличению численности колонизирующего штамма. Однако другие исследователи предположили, что приобретение нового штамма или изменение антигенного профиля переносимого штамма позволяет ему избежать защиты хозяина и вызвать обострение 31.
Monso et al. 38 и Залакаин и др. . 39 оба использовали PSB для исследования факторов риска LABC у стабильных пациентов с ХОБЛ.Тип исследуемого пациента был со стабильным хроническим бронхитом без обратимой обструкции дыхательных путей. Двадцать два процента пациентов в первом исследовании и 40% во втором имели LABC. Нетипируемый H. influenzae был наиболее частым изолятом в обоих исследованиях. Оба исследования показали, что текущее курение сигарет предрасполагает к LABC. Monso et al. 38 не обнаружил связи между LABC и FEV 1 , тогда как в исследовании, проведенном Zalacain et al., Была связь с более серьезной обструкцией воздушного потока (FEV 1 <50% прогнозируемого). 39. В последнем исследовании было больше пациентов с тяжелой обструкцией дыхательных путей, что может объяснить эту разницу.
Присутствие только LABC не подтверждает важность бактериальной инфекции в патогенезе ХОБЛ или ее обострений, поскольку LABC может быть просто маркером тяжести заболевания дыхательных путей. Исследование Fagon et al. 27, описанный ранее, можно интерпретировать как показывающий, что бактерии являются пассажирами, а не активными участниками воспалительного процесса.Однако недавнее исследование показало, что было более высокое количество нейтрофилов и повышенные уровни IL-8 и TNF-α в бронхоальвеолярном лаваже (BAL), проводимом у стабильных пациентов с хроническим бронхитом с LABC потенциальными патогенными бактериями по сравнению с пациентами без 69. Количество нейтрофилов. были значительно, обратно коррелированы с ОФВ 1 в этом исследовании. Если этот результат будет подтвержден другими исследованиями, и нет никаких сопутствующих факторов, таких как текущее курение сигарет, он предоставит нам важные доказательства того, что LABC является стимулом для воспаления дыхательных путей и, следовательно, подтвердит важность бактериальной инфекции во время обострений, когда количество бактерий увеличивается.
Monso et al. 38 и Залакаин и др. . 39 оба сообщили о выделении видов бактерий с помощью PSB, которые обычно не считаются респираторными патогенами , например. S. viridans . Восприятие патогенного вида может измениться, например, M. catarrhalis не считался патогеном в течение многих лет, а в настоящее время ведутся споры о H. parainfluenzae 70. Информации о склонности очень мало. разных видов, чтобы стимулировать воспаление, и даже разные штаммы одного и того же вида могут различаться по своей способности вызывать воспалительный ответ 71.Следовательно, общая бактериальная нагрузка в бронхиальном дереве может быть важным параметром, так же как и вовлеченные виды 72.
В 2000 г. в Американском торакальном обществе в Торонто было проведено три презентации, посвященных LABC. Sethi et al. 73 культивировали и измерили медиаторы воспаления в мокроте у 35 стабильных пациентов с ХОБЛ. Была выявлена значимая (p = 0,04) связь между LABC респираторными патогенами и IL-8, TNF-α и эластазой нейтрофилов в мокроте, которая не зависела от курения и тяжести обструкции дыхательных путей.Во втором исследовании та же группа изучила 70 образцов мокроты у 23 пациентов с ХОБЛ аналогичным образом 74. Они сравнили: 1) стабильную ХОБЛ без патогенов в мокроте; 2) обострение ХОБЛ, но без культивирования возбудителей; 3) стабильная ХОБЛ с возбудителем в мокроте; и 4) обострение ХОБЛ и культивирование возбудителя. Вообще говоря, в отношении уровня воспаления результаты были ранжированы 4)> 3)> 2) = 1). В третьем исследовании изучались 10 стабильных пациентов с ХОБЛ с хронической LABC нетипируемым H.influenzae по сравнению с девятью неинфицированными, но в остальном схожими пациентами с ХОБЛ 75. Были доказательства продолжающегося воспалительного процесса у хронически инфицированных пациентов, который вызвал экссудацию белков плазмы в мокроту. Все эти исследования показывают, что LABC стимулирует хроническое воспаление, и срочно необходимы дальнейшие исследования, чтобы определить, насколько важны LABC в патогенезе ХОБЛ. Технику бронхоскопии сложнее обосновать у стабильных пациентов, и, несмотря на ее ограничения, тщательно выполненное исследование мокроты может предоставить полезную информацию.Бронхоскопию у меньшего числа пациентов можно сочетать с визуализацией и измерением суррогатных маркеров воспаления, таких как выдыхаемые газы 4, 61, 76.
Устойчивость к антибиотикам и новые антибиотики для лечения инфекций нижних дыхательных путей
В последние годы наблюдается резкий рост устойчивости к антибиотикам среди распространенных респираторных патогенов. До 1987 г. <1% пневмококков в США демонстрировали высокий уровень устойчивости к пенициллину 77.Наблюдение в течение респираторного сезона 1997 г. (осень и зима) показало, что общая резистентность к пенициллину достигла 43,8%, 16% изолятов имели средний уровень и 27,8% высокий уровень 78. Устойчивые к пенициллину S. pneumoniae (PRSP) были также вероятно имеет пониженную чувствительность к другим классам антибиотиков, включая макролиды, цефалоспорины, тетрациклины и триметоприм-сульфаметоксазол 78. Устойчивость к макролидным антибиотикам, включая новые препараты кларитромицин и азитромицин, присутствовала у 48% штаммов с высокой устойчивостью к пенициллину.Факторы риска для S. pneumoniae с множественной лекарственной устойчивостью включают предшествующее употребление антибиотиков, крайний возраст и госпитализацию 79. В двух других недавних крупных надзорных исследованиях 80, 81 продукция бета-лактамаз была обнаружена у 33,4% H. influenzae и 95% M. catarrhalis . Хотя большинство исследований показали значительные географические различия в моделях устойчивости, во всех областях наблюдается тенденция к повышению устойчивости к обычно назначаемым антибиотикам 82, 83. В последнее время также обращают внимание на снижение чувствительности S.pneumoniae на фторхинолоны, что, возможно, отражает более широкое использование этого класса антибиотиков 84. Частота, с которой антибиотики используются в обществе, отражается на уровне устойчивости к антибиотикам в конкретном классе 85 и, вероятно, на использовании антибиотиков в животноводстве и сельском хозяйстве. вносит свой вклад в проблему 86.
Удивительно, но существует мало опубликованных доказательств того, что рост устойчивости к антибиотикам привел к пропорциональному увеличению числа клинических неудач при лечении ИДПТ.Этого можно было ожидать при ХОБЛ, учитывая споры о важности лечения антибиотиками, описанные ранее, но даже при внебольничной пневмонии существует неуверенность в том, существует ли взаимосвязь, особенно в отношении лечения пенициллином 87. Причина может быть частично связана с эффективность защиты хозяина, которая может преодолеть инфекцию, несмотря на неоптимальное лечение антибиотиками. Кроме того, особенно для госпитализированных пациентов, получающих антибиотики внутривенно, применяемая доза антибиотиков in vivo часто может преодолеть устойчивость in vitro к .Отсутствие данных не должно давать ложного ощущения безопасности, и необходимы дополнительные исследования, особенно в отношении штаммов с высокой устойчивостью к пенициллину, инфекций в уязвимых группах пациентов и в обществе, где используются более низкие дозы. В недавно опубликованном очень большом когортном исследовании пациентов с бактериемической пневмококковой пневмонией повышенная смертность была достоверно связана с высокой устойчивостью к пенициллину со средними ингибирующими концентрациями (МПК) ≥4 мкг · мл -1 88.В другом исследовании резистентность к пенициллину была независимым предиктором неблагоприятного исхода в популяции с высокой серологической распространенностью вируса иммунодефицита человека 89. Бактерии из-за их беспорядочного размножения и быстрого образования всегда будут развивать устойчивость к антибиотикам, которым они регулярно подвергаются. Таким образом, потребность в новых антибиотиках для лечения серьезных ИДП будет сохраняться.
Различные классы антибиотиков сгруппированы по механизму их действия: ингибиторы синтеза пептидогликана e.грамм. бета-лактамов; ингибиторы синтеза белка например макролидов и тетрациклинов; ингибиторы синтеза нуклеиновых кислот например хинолонов; агенты, нарушающие функцию мембраны например, катионных пептидов и липопептидов. Некоторые новые антибиотики стали доступны недавно, а клинические разработки других достигли продвинутой стадии. Эти антибиотики перечислены в таблице 1⇓. Что касается ХОБЛ, наиболее полезными агентами, вероятно, будут новые хинолоны и кетолиды третьего поколения.
Новые хинолоновые агенты третьего поколения обладают антимикробной активностью, аналогичной активности ципрофлоксацина в отношении грамотрицательных патогенов, но превосходящей активность в отношении грамположительных, атипичных и анаэробных организмов. Они могут быть особенно полезны при лечении PRSP, поскольку устойчивость к пенициллину не влияет на чувствительность к хинолонам, и в настоящее время очень небольшой процент пневмококков имеет повышенные МИК до более новых хинолонов, таких как моксифлоксацин и гатифлоксацин 84.Однако вызывает опасение то, что более широкое использование этих агентов для лечения ИДП неизбежно приведет к повышению устойчивости. Это может произойти быстрее, если использовать старые хинолоны с пограничными значениями МПК против пневмококка, потому что они дешевле. Клиническая эффективность хинолоновых агентов третьего поколения в регистрационных испытаниях при ХОБЛ в значительной степени продемонстрировала эквивалентность общепринятым агентам 19, 24. Следовательно, их использование должно быть ограничено пациентами с ХОБЛ с более серьезными заболеваниями, которые подвержены риску инфекций устойчивыми к антибиотикам штаммами (см. Рекомендации по применению антибиотиков при хронической обструктивной болезни легких).
Несколько новых хинолоновых антибиотиков были отменены в ходе их исследовательской программы, и в четырех случаях это произошло после запуска (или их использование было строго ограничено): темафлоксацин (гемолиз и тяжелая полиорганная дисфункция), тровафлоксацин (токсичность для печени), спарфлоксацин (фототоксичность, желудочковые тахиаритмии) и грепафлоксацин (желудочковые тахиаритмии). Вызванные хинолоном желудочковые тахиаритмии недавно получили широкую огласку 90. Проблема связана с удлинением интервала QT на электрокардиографе, что связано с различными серьезными тахиаритмиями и, в частности, с torsade de pointes.Вероятно, это классовый эффект, поскольку он был описан в ходе доклинических исследований токсикологии на животных для всех адекватно исследованных хинолонов. Другие препараты связаны с синдромами удлиненного интервала QT, и к ним относятся цизаприд, антиаритмические препараты , например. амиодарон, антигистаминные препараты например терфенадин, психотропные вещества например флуоксетин и другие антибиотики например макролидов. Несмотря на сильное воздействие хинолонов и макролидов на пациентов из группы риска, эти агенты очень редко были связаны с неблагоприятными сердечными событиями.На сегодняшний день у трех новых хинолонов, упомянутых в таблице 1⇓, не сообщалось о клинических проблемах, связанных с удлинением интервала QT, хотя было бы разумно продолжить наблюдение за ситуацией, поскольку они используются у большего числа тяжелобольных пациентов с сопутствующим риском. факторов и избегать одновременного приема с другими препаратами, которые, как известно, удлиняют интервал QT.
Кетолиды представляют собой полусинтетические производные макролидов с 14-членным кольцом. Они активны против полирезистентных пневмококков, устойчивых к пенициллину / макролидам, и обладают хорошей активностью против других видов бактерий, вовлеченных в LRTI, включая H.influenzae , M.catarrhalis и атипичные виды . Они также могут сохранять противовоспалительные свойства, описанные у макролидных антибиотиков 91.
Рекомендации по применению антибиотиков при хронической обструктивной болезни легких
Инфекции дыхательных путей являются наиболее частым показанием для назначения антибиотиков, составляя около 60% всех сценариев (текущая база данных Межконтинентальной медицинской статистики (IMS)). В 1992 г. в Великобритании было выписано около 12 миллионов рецептов на ИДП на сумму 47 фунтов стерлингов.2 миллиона 92. В Европе> 80% всех ИДП лечатся антибиотиками 93. Хотя обострения ХОБЛ очень распространены, схема назначения антибиотиков сильно различается от страны к стране, и нет четкого обоснования выбора антибиотиков. . Фармацевтическая промышленность не замедлила признать, что повышенная устойчивость к антибиотикам является мощным аргументом в пользу новых антибиотиков, которые активны против штаммов, устойчивых к более старым агентам. В течение последних 5 лет количество назначений антибиотиков было постоянным, но теперь чаще выписываются новые антибиотики, которые раньше считались препаратами второго ряда 94.Чтобы контролировать рост устойчивости к антибиотикам и сохранить активность действующих агентов, объем антибиотиков, воздействию которых подвергаются бактерии, должен быть уменьшен. В настоящее время пациенты ожидают, что они получат антибиотик при посещении врача с острыми респираторными симптомами, даже если они в остальном находятся в хорошей форме и симптомы относительно незначительны. Одним из способов снижения потребления антибиотиков было бы информировать пациентов о том, что многие ИДП проходят спонтанно, что вирусы распространены и не реагируют на антибиотики, и что кашель является нормальной защитой хозяина, выполняющей важную роль 95.
Руководства ученых обществ различались в том, что они советуют об антибиотиках и ХОБЛ. Европейское респираторное общество 96 и Американское торакальное общество 97 уделяют мало внимания важности лечения антибиотиками в общем лечении ХОБЛ. В американских рекомендациях говорится, что антибиотики не имеют доказанной ценности, если нет доказательств инфекции. Довольно неожиданно они ссылаются на лихорадку, лейкоцитоз и изменения на рентгенограмме грудной клетки как на свидетельство инфекции.Лихорадка необычна при бактериальных инфекциях слизистой оболочки дыхательных путей и чаще встречается при вирусных инфекциях 92, и большинство ИДПЛ лечатся в сообществе без дополнительных исследований. В европейских рекомендациях признается, что лечение антибиотиками в большинстве случаев является эмпирическим, и подчеркивается важность гнойной мокроты как индикатора бактериальной инфекции. Оба набора рекомендаций рекомендуют, чтобы знание местных моделей резистентности влияло на выбор антибиотика, но при этом подчеркивается, что более старые недорогие антибиотики обычно эффективны.
Совсем недавно Европейское респираторное общество опубликовало рекомендации по ведению взрослых внебольничных ИДП 98, 99. В них подчеркивается, что основная цель первоначальной клинической оценки — определить, можно ли лечить пациента дома или нет. доказательства, указывающие на потенциальную или непосредственную тяжесть заболевания или на то, что болезнь будет протекать по сложному пути, требующему госпитализации. Это включает оценку клинических критериев более тяжелого заболевания и рассмотрение факторов риска неблагоприятного исхода.Эти рекомендации и рекомендации Британского торакального общества 100 во многом основаны на исследовании Anthonisen et al. 17, описанный ранее, и рекомендуют использовать антибиотики, если у пациента есть два или более из: усиление одышки, увеличение объема мокроты и развитие гнойной мокроты. Еще раз они рекомендуют, чтобы местные руководящие принципы основывались на данных о чувствительности, а Британское торакальное общество 100 добавляет, что новые «марки» антибиотиков не подходят. Европейское респираторное общество 98 рекомендует амоксициллин (500 мг или 1 г три раза в день) в качестве препарата первой линии и перечисляет альтернативы, которые следует использовать при частоте образования бета-лактамазы H.influenzae или устойчивый к пенициллину S. pneumoniae оправдывает это. К сожалению, неясно, насколько широко эти местные знания доступны врачам первичной медико-санитарной помощи, и неясно, какой уровень устойчивости должен привести к изменению политики в отношении антибиотиков.
В рекомендациях Канады 101, Азиатско-Тихоокеанского региона 102 и Латинской Америки 103 используется другой подход. Каждый из них, во многом схожим образом, расслоил пациентов в соответствии с вероятным патогеном и факторами риска неблагоприятного исхода.Канадские руководящие принципы были первыми, кто принял этот подход, хотя он был предложен в другом месте несколькими годами ранее 104. Их схема резюмирована в таблицах 2–99. Общая концепция каждого из этих руководств состоит в том, чтобы дифференцировать пациентов, которым не требуется лечение антибиотиками у пациентов, которым показано лечение антибиотиками, но оно вряд ли будет иметь решающее значение для их выздоровления, и, наконец, третья группа, в которой неадекватное лечение приведет к увеличению заболеваемости и смертности.Рекомендации включают острый бронхит, потому что они признают, что многие антибиотики назначаются неправильно при этом состоянии.
Руководящие принципы в целом согласны по нескольким ключевым вопросам. Существуют различия в вероятных возбудителях острого бронхита, ХОБЛ легкой и средней степени тяжести и тяжелой ХОБЛ. Острый бронхит — это преимущественно вирусное заболевание, которое проходит само по себе, и антибиотики применять не следует. Если симптомы сохраняются, в первую очередь следует рассмотреть другие состояния, такие как гиперреактивность бронхов и астма, но вероятными бактериальными патогенами являются Chlamydia pneumoniae , Mycoplasma pneumoniae и S.pneumoniae , поэтому наиболее подходящим будет макролидный антибиотик. При ХОБЛ легкой и средней степени тяжести (ОФВ 1 > 50% до) снова обычны вирусные инфекции, и вероятными бактериальными патогенами являются H. influenzae , S. pneumoniae и M. catarrhalis . Anthonisen et al. 17 критериев, принятых Европейским респираторным обществом 98 и Британским торакальным обществом 100, могут показаться разумными руководящими принципами, основанными на фактических данных, которые легко применить, чтобы решить, каким пациентам требуется антибиотик.В большинстве регионов уровней устойчивости к антибиотикам у трех основных видов животных будет недостаточно, чтобы рекомендовать что-либо, кроме более старых антибиотиков , например. амоксициллин или доксициклин в этой группе низкого риска. Эритромицин не считается подходящим из-за низкой активности против H. influenzae . Посев мокроты и другие исследования следует проводить только тем пациентам, которые не прошли эмпирическую терапию.
Руководящие принципы различаются рекомендациями, которые они дают пациентам с тяжелой формой ХОБЛ (ОФВ 1 <50% до предела) и пациентам с состояниями, которые были связаны с плохими результатами.Эти состояния были рассмотрены в других источниках и включают сердечно-легочные заболевания, гипоксию, гиперкапнию, длительность и тяжесть заболевания, гиперсекрецию слизи, частые обострения и потребность в пероральной терапии кортикостероидами 4, 99, 105, 106. Действующие американские, европейские и британские руководящие принципы таковы. не рекомендуют никаких изменений в антибиотикотерапии, тогда как остальные три набора рекомендуют эмпирическую терапию первой линии с антибиотиком, который активен против резистентных штаммов, таких как продуцирующие фермент бета-лактамазу, а также у некоторых пациентов, которые получали частые курсы антибиотиков или также имеют хроническое нагноение бронхов грамотрицательные палочки.Первые бактерии будут покрыты хинолоном, коамоксиклавуланатом, который содержит ингибитор бета-лактамазы, некоторые пероральные цефалоспорины второго и третьего поколения и азалидный антибиотик азитромицин; тогда как последняя группа будет охвачена только ципрофлоксацином из-за риска P. aeruginosa 34–36. В этой группе лучше проводить посев мокроты. Ни в одном из руководств не указано, следует ли корректировать дозировку или продолжительность лечения в зависимости от тяжести основного заболевания, поскольку опубликованной информации по этой теме почти нет.Логика лечения тяжелых пациентов с ХОБЛ с факторами риска по-разному заключается в том, что эти пациенты с большей вероятностью являются носителями резистентных патогенов 107, и если их инфекция не лечится надлежащим образом, они с большей вероятностью (чем пациенты с легкой и средней степенью ХОБЛ и без риска факторы) иметь осложнение либо из их респираторного состояния например, дыхательная недостаточность или сопутствующее заболевание например, застойная сердечная недостаточность. Важно подчеркнуть, что этот подход к определению группы риска для различных видов антибактериальной терапии никогда не был проспективно изучен или подтвержден.
В небольшом количестве исследований сравнивались разные классы антибиотиков в группах пациентов с повышенным риском. В ретроспективном исследовании, проведенном в клинике Управления по делам ветеранов, пациенты с ХОБЛ лечились в основном более старыми «стандартными» антибиотиками. В течение 4 недель частота неудач составила 14,7%, и более половины из них потребовали госпитализации. Выбор антибиотика не повлиял на результат 108. В проспективном исследовании пациенты с хроническим бронхитом, у которых было ≥3 пролеченных обострений за последний год, были рандомизированы для получения ципрофлоксацина или выбора антибиотика их врачом (не хинолоновым) при каждом обострении в течение один полный год наблюдения 94.Клинические конечные точки (дни болезни, госпитализация, время до следующего обострения), показатели качества жизни и оценка затрат на здравоохранение не показали разницы между двумя группами лечения. Однако апостериорный анализ показал тенденции в пользу ципрофлоксацина в отношении клинических исходов, более высокого качества жизни и меньшей общей стоимости у пациентов с факторами риска. Недавно опубликованное ретроспективное исследование изучило 224 обострения у 60 амбулаторных пациентов. Терапия была разделена на терапию первой линии (амоксициллин, тетрациклин, эритромицин, триметоприм-сульфаметоксазол), второй линии (цефалоспорины) и третьей линии (амоксициллин-клавуланат, азитромицин, ципрофлоксацин).Пациенты, получавшие препараты первой линии, потерпели неудачу чаще, чем пациенты, получавшие препараты третьей линии (19% против 7%, p <0,05). Кроме того, пациенты, которым вводили препараты первого ряда, были госпитализированы чаще, чем пациенты, которым вводили препараты третьего ряда, а время между обострениями было значительно больше у тех, кто вводил препараты третьего ряда 109.
Необходимы дальнейшие исследования, чтобы определить, обусловливают ли различия в бактериологии среди разных популяций пациентов с хронической обструктивной болезнью легких различный выбор антибиотиков и влияет ли это на клинические исходы.
Рисунок 1.-Нетипичный Haemophilus influenzae , прилипший к слизи (a) и поврежденному эпителию (b) в модели органной культуры.
Рис. 2.—Круг событий, при которых нарушение защиты дыхательных путей предрасполагает к бактериальной инфекции. Бактериальные продукты и хроническое воспаление вызывают изменения слизистой оболочки, которые способствуют хронической инфекции.
Таблица 1-Новые антибиотики при инфекциях нижних дыхательных путей
Таблица 2-Канадские рекомендации по стратификации пациентов с острым и хроническим бронхитом
Сноски
↵ Предыдущие статьи из этой серии: No.1: Hammerschlag MR. Chlamydia pneumoniae и легкие. Eur Respir J 2000; 16: 1001–1007. № 2 : Эвиг С., Шефер Х., Торрес А. Оценка степени тяжести внебольничной пневмонии. Eur Respir J 2000; 16: 1193–1201. № 3 : Никод Л.П., Паш Дж. К., Ховарт Н. Грибковые инфекции у реципиентов трансплантата. Eur Respir J 2001; 17: 133–140. № 4 : Джонс А.М., Додд М.Э., Уэбб А.К. Burkholderia cepacia : текущие клинические проблемы, экологические споры и этические дилеммы. Eur Respir J 2001; 17: 295–301. No. 5 : Rook GAW, Seah G, Ustianowski A. M. tuberculosis : иммунология и вакцинация. Eur Respir J 2001; 537–557. № 6 : Иоанас М., Феррер Р., Энгрилл Дж., Феррер М., Торрес А. Микробиологическое исследование пневмонии с искусственной вентиляцией легких. Eur Respir J 2001; 17: 791–801.
- Получено 21 сентября 2000 г.
- Принято 3 октября 2000 г.
Список литературы
- ↵
Prescott E, Lange P, Vestbo J.Хроническая гиперсекреция слизи при ХОБЛ и смерти от легочной инфекции. Eur Respir J 1995; 8: 1333–1338.
- ↵
Wilson R, Dowling RB, Jackson AD. Биология бактериальной колонизации и инвазии слизистой оболочки дыхательных путей. Eur Respir J 1996; 9: 1523–1530.
- ↵
Сенефф М.Г., Вагнер Д.П., Вагнер Р.П., Циммерман Д.Е., Кнаус В.А. Больничная и 1-летняя выживаемость пациентов, поступивших в отделения интенсивной терапии с обострением хронической обструктивной болезни легких.JAMA 1995; 274: 1852–1857.
- ↵
Уилсон Р. Предикторы исхода бронхита. Сундук 1995; 108: 53S – 57S.
- ↵
Hodgkin JE. Прогноз при хронической обструктивной болезни легких. Clin Chest Med 1990; 11: 555–569.
- ↵
Niederman MS, McCombs JS, Unger AN, et al. Стоимость лечения обострения хронического бронхита.Клиническая терапия 1999; 21: 576–591.
- ↵
Головная статья. Антибиотики при обострениях хронического бронхита. Lancet 1987; 11: 23–24.
- ↵
Болл П., Тиллотсон Г., Уилсон Р. Химиотерапия при хроническом бронхите. La Presse Medicale 1995; 24: 189–194.
- ↵
Sachs APE, Koeter GH, Groenier KH, van der Waaij D, Schiphuis J, Meyboom-de Jong B.Изменения симптомов, максимальной скорости выдоха и микрофлоры мокроты при лечении антибиотиками обострений у пациентов с хронической обструктивной болезнью легких в общей практике. Thorax 1995; 50: 758–763.
- ↵
Вестбо Дж., Соренсен Т., Ланге П., и др. Долгосрочный эффект ингаляционного будесонида при легкой и умеренной хронической обструктивной болезни легких: рандомизированное контролируемое исследование. Ланцет 1999; 353: 1819–1823.
Pauwels RA, Lofdahl CG, Laitinen LA, et al. Длительное лечение ингаляционным будесонидом у лиц с легкой хронической обструктивной болезнью легких, продолжающих курить. Исследование Европейского респираторного общества по хронической обструктивной болезни легких. N Engl J Med 1999; 340: 1948–1953.
Burge PS. EUROSCOP, ISOLDE и исследование легких в Копенгагене. Thorax 1999; 54: 287–288.
- ↵
Paggiaro PL, Dahle R, Bakran I, et al. Многоцентровое рандомизированное плацебо-контролируемое исследование ингаляционного флутиказона пропионата у пациентов с хронической обструктивной болезнью легких. Ланцет 1998; 351: 773–780.
- ↵
Niewoehner DE, Erbland ML, Deupree RH, et al. Влияние системных глюкокортикоидов на обострения хронической обструктивной болезни легких. N Engl J Med 1999; 340: 1941–1947.
- ↵
Мерфи Т.Ф., Сетхи С.Бактериальная инфекция при хронической обструктивной болезни легких. Am Rev Respir Dis 1992; 146: 1067–1083.
- ↵
Saint SK, Bent S, Vittinghoff E, et al. Антибиотики при обострениях хронической обструктивной болезни легких: метаанализ. J Am Med Assoc 1995; 273: 957–960.
- ↵
Anthonisen NR, Manfreda J, Warren CPW, et al. Антибактериальная терапия при обострениях хронической обструктивной болезни легких.Энн Интерн Мед, 1987; 106: 196–204.
- ↵
Уилсон Р., Тиллотсон Г., Болл П. Клинические исследования хронического бронхита: необходимость в улучшении определения и классификации степени тяжести. Журнал Antimicrob Chemother 1996; 37: 205–208.
- ↵
Уилсон Р., Кубин Р., Баллин И., и др. Пятидневная терапия моксифлоксацином по сравнению с семидневной терапией кларитромицином для лечения обострений хронического бронхита.Журнал Antimicrob Chemother 1999; 44: 501–513.
- ↵
Рутман А., Доулинг Р. Б., Уиллс П., Фельдман С., Коул П. Дж., Уилсон Р. Влияние макролидного антибиотика диритромицина на инфекцию слизистой оболочки дыхательных путей Haemophilus influenzae . Противомикробные агенты Chemother 1998; 42: 772–778.
- ↵
Нидерман М., Черч Д., Кауфманн Дж., Спрингскли М. Влияет ли соответствующее лечение антибиотиками на исход внебольничной пневмонии? Респир Мед 2000; 94: Дополнение.А , А14.
- ↵
Болл П. Будущие испытания антибиотиков. Семин Респир Инфект 2000; 15: 82–89.
- ↵
Уилсон Р. Доказательства бактериальной инфекции при обострении хронического бронхита. Семин Респир Инфект 2000; 15: 208–215.
- ↵
Болл П., Уилсон Р., Манделл Л., Файл Т., Кирш Дж., Хенкель Т., Исследование долгосрочных результатов гемифлоксацина при обострениях бронхита (GLOBE) — оценка положительных результатов для здоровья пациентов с ОЭКБ после пятидневной терапии гемифлоксацином.Представлено на ICAAC 2000 (Торонто) тезисы 812.
- ↵
Monso E, Ruiz J, Rosell A, et al. Бактериальная инфекция при хронической обструктивной болезни дыхательных путей: исследование стабильных и обостренных амбулаторных пациентов с использованием защищенной щетки для образцов. Am J Respir Crit Care Med 1995; 152: 1316–1320.
Мартинес Дж. А., Родригес Э., Башда Т., Багес Дж., Торрес М. Количественное исследование бактериальной флоры при обострениях хронического бронхита.Сундук 1994; 105: 976.
- ↵
Fagon JY, Chastre J, Trouillet JL, et al. Характеристика микрофлоры дистальных отделов бронхов при обострении хронического бронхита; использование техники защищенной кисти для образцов у 54 пациентов на ИВЛ. Am Rev Respir Dis 1990; 142: 1004–1008.
- ↵
Storey PB, Morgan WKC, Diaz AJ, et al. Хроническая обструктивная болезнь дыхательных путей.Бактериальный и клеточный состав мокроты. Am Rev Respir Dis 1964; 90: 730–735.
- ↵
Calder MA, Schonell ME. Пневмококковое типирование и проблема эндогенного или экзогенного реинфекции при хроническом бронхите. Ланцет 1971; I: 1156–1159.
- ↵
McHardy VU, Inglis JM, Calder MA, et al. Исследование инфекционных и других факторов при обострениях хронического бронхита. Br J Dis Chest 1980; 74: 228–307.
- ↵
Groeneveld K, Alphen LV, Eijk PP, et al. Эндогенная и экзогенная реинфекция Haemophilus influenzae у пациентов с хронической обструктивной болезнью легких: влияние лечения антибиотиками на персистентность. J Infect Dis 1990; 161: 512–517.
- ↵
Фишер М., Ахтар А.Дж., Колдер М.А., и др. Пилотное исследование факторов, связанных с обострениями хронического бронхита.BMJ 1969; 4: 187–192.
- ↵
Байгельман В., Чодош С., Пиццуто Д., и др. Количественное окрашивание мокроты по Граму при хронических заболеваниях бронхов. Легкое 1979; 156: 265–270.
- ↵
Eller J, Ede A, Schaberg T, Niederman MS, Mauch H, Lode H. Инфекционные обострения хронического бронхита: связь между бактериологической этиологией и функцией легких. Сундук 1998; 113: 1542–1548.
Miravitlles M, Espinosa C, Fernandez-Laso E, et al. Взаимосвязь бактериальной флоры в мокроте и функциональных нарушений у пациентов с обострениями ХОБЛ. Chest 1999; 116: 40–46.
- ↵
Soler N, Torres A, Ewig S, et al. Микробиологический профиль бронхов при тяжелых обострениях хронической обструктивной болезни легких (ХОБЛ), требующих искусственной вентиляции легких. Am J Respir Crit Care Med 1998; 157: 1498–1505.
- ↵
Moller LVM, Timens W., van der Bij W., et al. Haemophilus influenzae в эксплантатах легких пациентов с терминальной стадией легочной болезни. Am J Respir Crit Care Med 1998; 157: 950–956.
- ↵
Monso E, Rosell AI, Boret G, et al. Факторы риска бактериальной колонизации нижних дыхательных путей при хроническом бронхите. Eur Respir J 1999; 13: 338–342.
- ↵
Zalacain R, Sobradillo V, Amilibia J, et al. Факторы, предрасполагающие к бактериальной колонизации при хронической обструктивной болезни легких.Eur Respir J 1999; 13: 343–348.
- ↵
Saetta M, Di Stefano A, Turato G, et al. CD8 + Т-лимфоцитов в периферических дыхательных путях курильщиков с хронической обструктивной болезнью легких. Am J Respir Crit Care Med 1998; 157: 822–826.
- ↵
Косио М.Г., Герасимов А. Хроническая обструктивная болезнь легких. Воспаление мелких дыхательных путей и паренхимы легких. Am J Respir Crit Care Med 1999; 160: S21 – S25.
- ↵
Миллс ПР, Дэвис Р.Дж., Девалия Дж.Л. Эпителиальные клетки дыхательных путей, цитокины и загрязнители. Am J Respir Crit Care Med 1999; 160: S38 – S43.
- ↵
Crooks SW, Bayley DL, Hill SL, Stockley RA. Бронхиальное воспаление при острых бактериальных обострениях хронического бронхита: роль лейкотриена B4. Eur Respir J 2000; 15: 274–280.
Рас Дж., Уилсон Р., Тодд Х., Тейлор Дж., Коул П. Дж..Влияние бактериальных продуктов на миграцию нейтрофилов in vitro. Thorax 1990; 45: 276–280.
Richman-Eisenstat JBY, Jorens PG, Herbert CA, et al. Интерлейкин-8: важный хемоаттрактант мокроты пациентов с хроническим воспалительным заболеванием дыхательных путей. Am J Physiol 1993; 264: L413 – L418.
- ↵
Kunkel SL, Standiford T, Kassahara K, et al. Интерлейкин-8: главный хемотаксический фактор нейтрофилов в легких.Exp Lung Res 1991; 17: 17–23.
- ↵
Амитани Р., Уилсон Р., Рид Р., и др. Влияние человеческой нейтрофильной эластазы и ферментов бактериальной протеиназы на респираторный эпителий человека. Am J Resp Cell Mol Biol 1991; 4: 26–32.
Sommerhoff CP, Nadel JA, Basbaum CB, et al. Нейтрофильная эластаза и катепсин G стимулируют секрецию культивированных серозных клеток бычьих дыхательных путей.Дж. Клин Инвест, 1990; 85: 682–689.
Петерсен М.В., Вальтер М.Э., Найгаард С.Д. Влияние медиаторов нейтрофилов на проницаемость эпителия. Am J Respir Cell Mol Biol 1995; 13: 719–727.
- ↵
Ward PA, Till GO, Kunkel R, et al. Доказательства роли гидроксильного радикала в поражении тканей, зависимых от комплемента и нейтрофилов. Дж. Клин Инвест, 1983; 72: 789–801.
- ↵
Gompertz S, Stockley RA.Воспаление — роль нейтрофилов и эозинофилов. Семин Респир Инфект 2000; 15: 14–23.
- ↵
Накамура Х., Йошимура К., МакЭлвейни Н.Г., Crystal RG. Нейтрофильная эластаза в жидкости респираторного эпителия людей с муковисцидозом индуцирует экспрессию гена интерлейкина-8 в линии эпителиальных клеток бронхов человека. Дж. Клин Инвест, 1992; 89: 1478–1484.
- ↵
Эни К., Лоутон К., Джонс П.В.Изменения в состоянии здоровья после обострения хронического бронхита. Eur Respir J 1997; 10: Suppl. 25148S.
- ↵
Йи К., Сетхи С., Мерфи Т.Ф. Иммунный ответ человека на нетипируемый Haemophilus influenzae при хроническом бронхите. J Infect Dis 1997; 176: 1247–1252.
- ↵
Мерфи TF. Haemophilus influenzae при хроническом бронхите. Семин Респир Инфект 2000; 15: 41–51.
- ↵
Хаир О.А., Девалия Дж.Л., Абдельазиз М.М., Сапсфорд Р.Дж., Дэвис Р.Дж. Влияние эритромицина на Haemophilus influenzae вызванное эндотоксином высвобождение IL-6, IL-8 и sICAM-1 культивированными клетками бронхиального эпителия человека. Eur Respir J 1995; 8: 1451–1457.
- ↵
Koyama S, Sato E, Nomura H, et al. Способность различных липополисахаридов высвобождать хемотаксическую активность моноцитов из эпителиальных клеток легких и фибробластов.Eur Respir J 1999; 14: 545–552.
- ↵
Di Mango E, Zar HJ, Bryan R, Prince A. Разнообразные генные продукты Pseudomonas aeruginosa стимулируют респираторные эпителиальные клетки для производства интерлейкина-8. Дж. Клин Инвест, 1995; 96: 2204–2210.
- ↵
Flak TA, Goldman WE. Сигнальные и клеточные особенности продукции оксида азота в дыхательных путях коклюшем. Cell microbio 1999; 1: 51–60.
- ↵
Доулинг Р.Б., Ньютон Р., Робишо А., Коул П.Дж., Барнс П.Дж., Уилсон Р.Влияние ингибирования синтазы оксида азота на инфекцию Pseudomonas aeruginosa слизистой оболочки дыхательных путей. Am J Respir Cell Mol Biol 1999; 19: 950–958.
- ↵
Агусти АГН, Вильяверде Дж. М., Тогорес Б. Серийные измерения выдыхаемого оксида азота во время обострений хронической обструктивной болезни легких. Eur Respir J 1999; 14: 523–528.
- ↵
Dohrman A, Miyata S, Gallup M, et al. Муцин (MUC2 и MUC 5AC) регуляция транскрипции в ответ на грамположительные и -отрицательные бактерии. Biochem Biophys Acta 1998; 1406: 251–259.
- ↵
Gump DW, Phillips CA, Forsyth BR, McIntosh K, Lamborn KR, Stouch WH. Роль инфекции при хроническом бронхите. Am Rev Resp Dis 1976; 113: 465–474.
- ↵
Wilson R, Alton E, Rutman A, et al. Вирусная инфекция верхних дыхательных путей и мукоцилиарный клиренс.Eur J Resp Dis 1987; 70: 272–279.
- ↵
Гордый Д., Наклерио Р.М., Дживалтни Дж. М., Хендли Дж. Кинины образуются в носовых выделениях во время естественной риновирусной простуды. Журнал Infect Dis 1990; 161: 120–123.
- ↵
Рахман И., Макни В. Роль факторов транскрипции в воспалительных заболеваниях легких. Thorax 1998; 53: 601–612.
Cabello H, Torres A, Celis R, et al. Бактериальная колонизация дистальных отделов дыхательных путей у здоровых субъектов и хроническое заболевание легких: бронхоскопическое исследование. Eur Respir J 1997; 10: 1137–1144.
Мерфи Т.Ф., Сетхи С., Клингман К.Л., и др. Одновременная колонизация дыхательных путей несколькими штаммами нетипируемых Haemophilus influenzae при хронической обструктивной болезни легких: значение для антибактериальной терапии. Дж. Инфекция Дис. 1999; 180: 404–409.
- ↵
Солер Н., Эвиг С., Торрес А., Филелла Х, Гонсалес Дж., Заубет А.Воспаление дыхательных путей и микробный паттерн бронхов у пациентов со стабильной хронической обструктивной болезнью легких. Eur Respir J 1999; 14: 1015–1022.
- ↵
Mitchell JL, Hill SL. Иммунный ответ на Haemophilus influenzae у пациентов с хронической обструктивной болезнью легких. Clin Diagnos Lab Immunol 2000; 7: 25–30.
- ↵
Bresser P, van Alphen L, Habets FJM. Персистирующие штаммы Haemophilus influenzae индуцируют более низкие уровни интерлейкина-6 и интерлейкина-8 в эпителиальных клетках легкого h392, чем нестойкие штаммы.Eur Respir J 1997; 10: 2319–2326.
- ↵
Уилсон Р. Бактериальная инфекция и хроническая обструктивная болезнь легких. Eur Respir J 1999; 13: 233–235.
- ↵
Sethi S, Veermachaneni S, Evans N, Wrona C, Grant BJB. Воспаление дыхательных путей при стабильной ХОБЛ: эффект бактериальной «колонизации» не зависит от курения и тяжести обструкции дыхательных путей. Am J Respir Crit Care Med 2000; 161: A815.
- ↵
Сетхи С., Эванс Н., Врона С., Мерфи Т.Ф.Воспаление дыхательных путей при ХОБЛ: влияние клинического статуса и бактериальной инфекции. Am J Respir Crit Care Med 2000; 161: A815.
- ↵
Bresser P, Out TA, van Alphen L, Jansen HM, Lutter R. Вклад хронической инфекции Haemophilus influenzae в воспаление дыхательных путей у клинически стабильных пациентов с ХОБЛ. Am J Respir Crit Care Med 2000; 161: A822.
- ↵
Мазиак В., Лукидес С., Калпит С., Салливан П., Харитонов С.А., Барнс П.Дж.Оксид азота в выдыхаемом воздухе при хронической обструктивной болезни легких. Am J Respir Crit Care Med 1998; 157: 998–1002.
- ↵
Spika JF, Facklam RR, Plikaytis BD, et al. Устойчивость к противомикробным препаратам Streptococcus pneumoniae в США, 1979–1987 гг. J Infect Dis 1991; 163: 1273–1278.
- ↵
Doern GV, Pfaller MA, Kugler K, et al. Распространенность устойчивости к противомикробным препаратам среди изолятов респираторного тракта Streptococcus pneumoniae в Северной Америке: результаты 1997 года по результатам программы антимикробного надзора SENTRY.Clin Infect Dis 1998; 27: 764–770.
- ↵
Clavo-Sanchez AAJ, Giron-Gonzalez JA, Lopez-Prieto D, et al. Многофакторный анализ факторов риска инфекций, вызванных устойчивостью к пенициллину и множественной лекарственной устойчивостью. Streptococcus pneumoniae. : многоцентровое исследование. Clin Infect Dis 1997; 24: 1052–1059.
- ↵
Thornsberry C, Ogilvie P, Kahn J, et al. Надзор за устойчивостью к противомикробным препаратам Streptococcus pneumoniae, Haemophilus influenzae и Moraxella catarrhalis в США в респираторный сезон 1996–1997 гг.Группа лабораторных исследований. Диагностика микробных инфекций 1997; 29: 249–257.
- ↵
Doern GV, Brueggemann AB, Pierce G, et al. Распространенность устойчивости к противомикробным препаратам среди 723 амбулаторных клинических изолятов Moraxella catarrhalis в США в 1994 и 1995 годах: результаты национального надзорного исследования в 30 центрах. Противомикробные агенты Chemother 1996; 40: 2884–2886.
- ↵
Gruneberg RN, Felmingham D, Alexander Project Group.Результаты проекта Александра: продолжающееся многоцентровое исследование чувствительности к противомикробным препаратам внебольничных бактериальных патогенов нижних дыхательных путей. Диагностика Microbiol Infect Dis 1996; 25: 161–181.
- ↵
Грюнеберт Р.Н., Фелмингем Д., Хардинг И., Шримптон С.Б., Натвани А. Проект Неарх: чувствительность респираторных патогенов к антибиотикам и клинические исходы при инфекциях нижних дыхательных путей в 27 центрах в Великобритании.Int J Antimicrob Agents 1998; 10: 127–133.
- ↵
Chen DK, McGeer DK, Azavedo JC, et al. Снижение чувствительности Streptococcus pneumoniae к фторхинолонам в Канаде. N Engl J Med 1999; 341: 233–239.
- ↵
Arason VA, Kristinsson KG, Sigurdsson JA, et al. Увеличивают ли противомикробные препараты уровень носительства устойчивых к пенициллину пневмококков у детей? Поперечное исследование распространенности.BMJ 1996; 313: 389–391.
- ↵
Garau J, Xercavins M, Rodriguez-Carballeira M, et al. Возникновение и распространение в обществе устойчивой к хинолонам кишечной палочки. Противомикробные агенты Chemother 1999; 43: 2736–2741.
- ↵
Эвиг С., Руис М., Торрес А., и др. Пневмония, приобретенная в сообществе через лекарственно-устойчивый Streptococcus pneumoniae .Am J Respir Crit Care Med 1999; 159: 1835–1842.
- ↵
Feikin DR, Schuchat A, Kolczak M, et al. Смертность от инвазивной пневмококковой пневмонии в эпоху устойчивости к антибиотикам, 1995–1997 гг. Am J Public Health 2000; 90: 223–229.
- ↵
Turett GS, Blum S, et al. Резистентность к пенициллину и другие предикторы смертности при пневмококковой бактериемии в популяции с высокой серологической распространенностью вируса иммунодефицита человека.Clin Infect Dis 1999; 29: 321–327.
- ↵
Ball P. Вызванное хинолоном удлинение интервала QT: не такой уж неожиданный классовый эффект. J Antimicrob Chemother. 2000. 45: 557–559.
- ↵
Фельдман С., Андерсон Р., Терон А., Мокгобу И., Коул П.Дж., Уилсон Р. Влияние кетолидов на вызванное биоактивными фосфолипидами повреждение респираторного эпителия человека in vitro. Eur Respir J 1999; 13: 1022–1028.
- ↵
Болл П., Харрис Дж. М., Лоусон Д., Тиллотсон Дж., Уилсон Р.Острые инфекционные обострения хронического бронхита. QJ Med 1995; 88: 61–68.
- ↵
Huchon GJ, Gialdroni-Grassi G, Leophonte P, et al. Первоначальная антибактериальная терапия инфекции нижних дыхательных путей в обществе: европейское исследование. Eur Respir J 1996; 9: 1590–1595.
- ↵
Гроссман Р.Ф., Мукерджи Дж., Воган Д., и др. Годовое исследование экономики здравоохранения на уровне сообщества, посвященное лечению ципрофлоксацином по сравнению с обычным лечением антибиотиками при острых обострениях хронического бронхита.Сундук 1998; 113: 131–141.
- ↵
Macfarlane JT, Holmes WF, Macfarlane RM. Уменьшение количества повторных консультаций по поводу острого заболевания нижних дыхательных путей с помощью информационного буклета: рандомизированное контролируемое исследование пациентов, находящихся в первичной медико-санитарной помощи. Br J Gen Pract 1997; 47: 719–722.
- ↵
Сиафакис В.М., Вермейр П., Прайд Н.Б., и др. Заявление о консенсусе ERS: Оптимальная оценка и лечение хронической обструктивной болезни легких (ХОБЛ).Eur Respir J 1995; 8: 1398–1420.
- ↵
Американское торакальное общество. Стандарты диагностики и лечения пациентов с хронической обструктивной болезнью легких. Am J Respir Crit Care Med 1995; 152: S77–120.
- ↵
Хучон Г., Вудхед М., Целевая группа ERS. Руководство по ведению внебольничных инфекций нижних дыхательных путей у взрослых. Eur Respir J 1998; 11: 986–991.
- ↵
Лечение внебольничных заболеваний нижних дыхательных путей у взрослых.Хучон Г., Вудхед М., редакторы. Eur Respir Rev 1998; 8: 391–426.
- ↵
Рекомендации Британского торакального общества по ведению хронической обструктивной болезни легких. Thorax 1997; 52: Дополнение. 5С1–28.
- ↵
Балтер МС. Рекомендации по ведению хронического бронхита. Практическое руководство для канадских врачей. Can Med Assoc J 1994; 151: Suppl. 105–23.
- ↵
Balgos AA.Руководство по роли антибиотиков при обострениях хронического бронхита в Азиатско-Тихоокеанском регионе: отчет и рекомендации консенсусной группы. Med Progress 1998; 25: 29–38.
- ↵
Жардим-младший, Латиноамериканская консенсусная группа. Consenso Latinoamericano sobre influencciones en bronquitis cronica. Revista Panamericana de Infectologia 1997; 1: 3–19.
- ↵
Уилсон Р. Патогенез и лечение бронхиальных инфекций: порочный круг угасания дыхания.Преподобный Контемп Фармакотер 1992; 3: 103–112.
- ↵
Уилсон Р., Уилсон CB. Определение подгруппы пациентов с хроническим бронхитом. Сундук 1997; 12: 303с – 309с.
- ↵
Гроссман Р. Экономически эффективная терапия обострения хронического бронхита. Семин Респир Инфект 2000; 15: 71–81.
- ↵
Sportel JH, Koeter GH, van Altena R, et al. Связь между бактериями, продуцирующими β-лактамазу, и характеристиками пациентов с хронической обструктивной болезнью легких. Thorax 1995; 50: 249–252.
- ↵
Деван Н.А., Рафик С., Канвар Б., и др. Обострение хронической обструктивной болезни легких. Факторы, связанные с плохими результатами лечения. Chest 2000; 117: 662–671.
- ↵
Десташ С.Дж., Деван А., О’Донохью В.Дж., Кэмпбелл Дж.С., Анжелилло В.А.Клинико-экономические соображения в лечении обострений хронического бронхита. J. Antimicrob Chemoth 1999; 43: Suppl. A107–113.
Как правильно использовать антибиотики при обострениях ХОБЛ?
Случай
58-летний курильщик с умеренной хронической обструктивной болезнью легких (ХОБЛ) (прогноз ОФВ1 56%) поступил с острым обострением ХОБЛ во второй раз в этом году. Он обратился в отделение неотложной помощи с усиленным кашлем и одышкой, аналогичными предыдущим обострениям.Он отрицает лихорадку, миалгию или симптомы со стороны верхних дыхательных путей. Физикальный осмотр отличается двусторонним хрипом на вдохе и выдохе. Его мокрота гнойная. Ему проводят непрерывную небулайзерную терапию и одну дозу преднизона перорально, но одышка и хрипы сохраняются. Рентген грудной клетки инфильтрата не выявил.
Следует ли этому пациенту лечить антибиотиками, и если да, то какой режим является наиболее подходящим?
Обзор
Острые обострения ХОБЛ (AECOPD) представляют собой серьезное бремя для здоровья, на которое приходится более двух.4% всех госпитализаций, вызывающих значительную заболеваемость, смертность и расходы. 1 В 2006 и 2007 годах смертность от ХОБЛ в США превысила 39 смертей на 100 000 человек, а в последнее время ожидается, что расходы на больницы, связанные с ХОБЛ, будут превышать 13 миллиардов долларов в год. 2 Пациенты с AECOPD также испытывают снижение качества жизни и более быстрое снижение легочной функции, что еще раз подчеркивает необходимость своевременного и соответствующего лечения. 1
В нескольких руководствах были предложены стратегии лечения, которые теперь считаются стандартом лечения AECOPD. 3,4,5,6 К ним относятся использование кортикостероидов, бронходилататоров и, в отдельных случаях, антибиотиков. Несмотря на то, что существуют убедительные доказательства использования стероидов и бронходилататоров при AECOPD, дискуссии по поводу целесообразного использования антибиотиков при лечении обострений продолжаются. Существует множество потенциальных факторов, ведущих к AECOPD, включая вирусы, бактерии и распространенные загрязнители; поэтому лечение антибиотиками может быть показано не всем пациентам с обострениями.Кроме того, риски лечения антибиотиками, включая побочные эффекты лекарств, отбор устойчивых к лекарствам бактерий и связанные с этим затраты, не являются незначительными.
Тем не менее, бактериальные инфекции играют определенную роль примерно у 50% пациентов с AECOPD, и для этой популяции использование антибиотиков может дать важные преимущества. 7
Интересно, что ретроспективное когортное исследование 84 621 пациента, поступившего по поводу AECOPD, показало, что 85% пациентов получали антибиотики в какой-то момент во время госпитализации. 8
Поддержка антибиотиков
В нескольких рандомизированных исследованиях сравнивали клинические исходы у пациентов с AECOPD, получавших антибиотики, и пациентов, получавших плацебо. Большинство из них имели небольшой размер выборки и изучали только ββ-лактамные и тетрациклиновые антибиотики в амбулаторных условиях; есть ограниченные данные о стационарных пациентах и новых лекарствах. Тем не менее, лечение антибиотиками было связано со снижением риска неблагоприятных исходов при AECOPD.
Один метаанализ показал, что антибиотики снижают количество неудач лечения на 66% и внутрибольничную смертность на 78% в подгруппе испытаний с участием госпитализированных пациентов. 8 Аналогичным образом, анализ большой ретроспективной когорты пациентов, госпитализированных по поводу AECOPD, обнаружил значительно более низкий риск неудачи лечения у пациентов, получавших антибиотики, по сравнению с пациентами, не получавшими лечения. 9 В частности, у пролеченных пациентов были более низкие показатели внутрибольничной смертности и повторной госпитализации по поводу AECOPD и более низкая вероятность потребности в последующей ИВЛ во время основной госпитализации.
Данные также свидетельствуют о том, что лечение антибиотиками во время обострений может благоприятно повлиять на последующие обострения. 10 Ретроспективное исследование 18 928 голландских пациентов с AECOPD сравнивало исходы среди пациентов, которые получали антибиотики (чаще всего доксициклин или пенициллин) в качестве части их терапии, с теми, кто этого не делал. Авторы продемонстрировали, что среднее время до следующего обострения было значительно дольше у пациентов, получавших антибиотики. 10 Кроме того, как смертность, так и общий риск развития последующего обострения были значительно снижены в группе антибиотиков, со средним периодом наблюдения около двух лет.
Показания к применению антибиотиков
Клинические симптомы. Историческое исследование Anthonisen и его коллег сформулировало три клинических критерия, которые легли в основу лечения AECOPD антибиотиками в последующих исследованиях и в клинической практике. 11 Часто называемые «кардинальными симптомами» AECOPD, они включают повышенную одышку, объем мокроты и гнойность мокроты. В этом исследовании 173 амбулаторных пациента с ХОБЛ были рандомизированы на 10-дневный курс антибиотиков или плацебо в начале обострения и прошли клиническое наблюдение.Авторы обнаружили, что пациенты, получавшие антибиотики, были значительно более вероятны, чем пациенты в группе плацебо, в достижении успеха лечения, определяемом как разрешение всех обостренных симптомов в течение 21 дня (68,1% против 55,0%, P <0,01).
Важно отметить, что у пролеченных пациентов также значительно реже наблюдалось клиническое ухудшение через 72 часа (9,9% против 18,9%, P <0,05). Пациенты с обострениями типа I, характеризующиеся всеми тремя основными симптомами, с наибольшей вероятностью получали пользу от антибактериальной терапии, за ними следовали пациенты с обострениями типа II, у которых присутствовали только два из симптомов.Последующие исследования показали, что гнойность мокроты хорошо коррелирует с наличием острой бактериальной инфекции и, следовательно, может быть надежным клиническим индикатором пациентов, которым может помочь антибактериальная терапия. 12
Лабораторные данные. В то время как гнойность мокроты связана с бактериальной инфекцией, посев мокроты менее надежен, так как патогенные бактерии обычно выделяются от пациентов с AECOPD и стабильной COPD. Фактически, распространенность бактериальной колонизации при ХОБЛ средней и тяжелой степени может достигать 50%. 13 Таким образом, положительный посев бактериальной мокроты при отсутствии гнойных образований или других признаков инфекции не рекомендуется в качестве единственного основания для назначения антибиотиков.
Сывороточные биомаркеры, в первую очередь С-реактивный белок (СРБ) и прокальцитонин, были изучены как новый подход к выявлению пациентов, которым может помочь антибактериальная терапия по поводу AECOPD. Исследования продемонстрировали повышенный уровень CRP во время AECOPD, особенно у пациентов с гнойной мокротой и положительными бактериальными культурами мокроты. 12 Прокальцитонин предпочтительно повышается при бактериальных инфекциях.
Одно рандомизированное плацебо-контролируемое исследование с участием госпитализированных пациентов с AECOPD продемонстрировало значительное снижение использования антибиотиков на основе низкого уровня прокальцитонина, без отрицательного влияния на клинический успех, больничную смертность, последующую потребность в антибиотиках или время до следующего обострения. 14 Однако, из-за противоречивых данных, использование этих маркеров для управления назначением антибиотиков при AECOPD еще не было окончательно установлено. 14,15 Кроме того, эти лабораторные результаты часто недоступны в месте оказания медицинской помощи, что потенциально ограничивает их полезность при принятии решения о назначении антибиотиков.
Тяжесть болезни. Серьезность заболевания является важным фактором при принятии решения о лечении AECOPD антибиотиками. Пациенты с прогрессирующей основной обструкцией дыхательных путей, по оценке FEV1, с большей вероятностью имеют бактериальную причину AECOPD. 16 Кроме того, исходные клинические характеристики, включая пожилой возраст и сопутствующие заболевания, особенно сердечно-сосудистые заболевания и диабет, увеличивают риск тяжелых обострений. 17
Один метаанализ плацебо-контролируемых исследований показал, что пациенты с тяжелыми обострениями, вероятно, выиграют от антибактериальной терапии, в то время как пациенты с легкими или умеренными обострениями не снизят эффективность лечения или уровень смертности. 18 Пациентам с острой дыхательной недостаточностью, требующим интенсивной терапии и / или искусственной вентиляции легких (неинвазивных или инвазивных), также помогает антибиотик. 19
Текущие клинические руководства немного различаются в рекомендациях относительно того, когда назначать антибиотики при AECOPD (см. Таблицу 1).Однако имеющиеся данные свидетельствуют в пользу лечения антибиотиками пациентов с двумя или тремя кардинальными симптомами, особенно с повышенным гнойным выделением мокроты, и пациентов с тяжелым заболеванием (т. Е. Уже существующей развитой обструкцией воздушного потока и / или обострениями, требующими искусственной вентиляции легких). И наоборот, исследования показали, что у многих пациентов, особенно с более легкими обострениями, симптомы исчезают без лечения антибиотиками. 11,18
Выбор антибиотика в AECOPD
Стратификация риска.У пациентов, которым может помочь антибактериальная терапия, понимание взаимосвязи между тяжестью ХОБЛ, факторами риска неблагоприятных исходов у хозяина и микробиологией имеет первостепенное значение для принятия клинических решений. Исторически такие бактерии, как Haemophilus influenzae, Streptococcus pneumoniae и Moraxella catarrhalis, были вовлечены в патогенез AECOPD. 3,7 У пациентов с простыми обострениями следует использовать антибиотики, нацеленные на эти патогены (см. Таблицу 2).
Однако пациенты с более тяжелой обструкцией дыхательных путей (т.е. ОФВ1 <50%) и факторами риска неблагоприятных исходов, особенно недавняя госпитализация (≥2 дней в течение предыдущих 90 дней), частые антибиотики (> 3 курсов в течение предыдущего года) , а при тяжелых обострениях более вероятно инфицирование устойчивыми штаммами или грамотрицательными микроорганизмами. 3,7 Pseudomonas aeruginosa, в частности, вызывает все большее беспокойство в этой популяции. Пациентам с осложненными обострениями следует назначать более широкий охват эмпирическими антибиотиками (см. Таблицу 2).
Имея это в виду, пациенты, соответствующие критериям для лечения, должны сначала быть стратифицированы в соответствии с тяжестью ХОБЛ и факторами риска неблагоприятных исходов, прежде чем будет принято решение относительно конкретного антибиотика. На рисунке 1 показан рекомендуемый подход к назначению антибиотиков при AECOPD. Оптимальный выбор антибиотиков должен учитывать экономическую эффективность, местные особенности устойчивости к антибиотикам, проникновение в ткани, приверженность пациента лечению и риск таких нежелательных явлений, как диарея.
Сравнительная эффективность. Текущие руководства по лечению не поддерживают использование какого-либо конкретного антибиотика при простом AECOPD. 3,4,5,6 Однако, поскольку давление отбора привело к устойчивости in vitro к антибиотикам, традиционно считающимся препаратами первой линии (например, доксициклин, триметоприм / сульфаметоксазол, амоксициллин), использование антибиотиков второй линии (например, фторхинолонов, макролидов) , цефалоспоринов, ингибиторов β-лактам / β-лактамаз). Следовательно, в нескольких исследованиях сравнивалась эффективность различных режимов антимикробной терапии.
Один метаанализ показал, что антибиотики второго ряда по сравнению с препаратами первого ряда обеспечивали большее клиническое улучшение у пациентов с AECOPD без значительных различий в смертности, микробиологической эрадикации или частоте побочных эффектов. 20 Среди подгруппы испытаний с участием госпитализированных пациентов клиническая эффективность препаратов второго ряда оставалась значительно выше, чем у препаратов первого ряда.
В другом метаанализе сравнивались испытания, в которых изучались только макролиды, хинолоны и амоксициллин-клавуланат, и не было обнаружено различий с точки зрения краткосрочной клинической эффективности; однако не было достаточных доказательств того, что хинолоны были связаны с лучшим микробиологическим успехом и меньшим количеством рецидивов AECOPD. 21 Фторхинолоны предпочтительны в сложных случаях AECOPD, при которых существует больший риск для энтеробактерий и видов Pseudomonas. 3,7
Длительность антибиотика
Продолжительность антибактериальной терапии при AECOPD была тщательно изучена, при этом рандомизированные контролируемые испытания неизменно демонстрируют отсутствие дополнительных преимуществ от курсов, продолжающихся более пяти дней. Один метаанализ 21 исследования выявил схожие показатели клинического и микробиологического излечения среди пациентов, рандомизированных для лечения антибиотиками в течение ≤5 дней по сравнению с более чем 5 днями. 22 Анализ подгрупп испытаний, оценивающих разную продолжительность одного и того же антибиотика, также не продемонстрировал различий в клинической эффективности, и этот результат был подтвержден в отдельном метаанализе. 22,23
Преимущества более коротких курсов антибиотиков включают улучшение соблюдения режима лечения и снижение уровня резистентности. Обычная продолжительность антибактериальной терапии составляет от трех до семи дней, в зависимости от реакции на терапию. 3
Обратно к делу
Поскольку у пациента нет значительных сопутствующих заболеваний или факторов риска и он соответствует критериям простого обострения Anthonisen типа I (усиление одышки, мокроты и гнойного выделения мокроты), антибактериальная терапия триметопримом / сульфаметоксазолом является начат при поступлении в дополнение к ранее начатому лечению стероидами и бронходилататорами.Клинический статус пациента улучшается, и он выписан на 3-й день из больницы с рецептом на прохождение пятидневного курса антибиотиков.
Bottom Line
Антибактериальная терапия эффективна у отдельных пациентов с AECOPD, с максимальной пользой, когда решение о лечении основывается на тщательном рассмотрении характерных клинических симптомов и тяжести заболевания. Выбор и продолжительность приема антибиотиков должны соответствовать вероятным бактериальным причинам и текущим рекомендациям.
Др.Каннингем — доцент кафедры внутренних болезней и академический госпиталист в секции госпитальной медицины в Медицинской школе Университета Вандербильта в Нэшвилле, штат Теннеси. Доктор Лабрин — доцент кафедры внутренней медицины и педиатрии и академический госпиталист в Вандербильт. Доктор Маркли — клинический инструктор и академический госпиталист в Вандербильте.
Ссылки
- Donaldson GC, Wedzicha JA.Обострения ХОБЛ: 1. Эпидемиология. Грудь . 2006; 61: 164-168.
- Национальный институт сердца, легких и крови. Таблица заболеваемости и смертности NHLBI 2009. Веб-сайт Национального института сердца, легких и крови. Доступно по адресу: http://www.nhlbi.nih.gov/resources/docs/cht-book.htm Проверено 10 октября 2011 г.
- Глобальная инициатива по хронической обструктивной болезни легких (GOLD). Глобальная стратегия диагностики, лечения и профилактики хронической обструктивной болезни легких. Веб-сайт Глобальной инициативы по хронической обструктивной болезни легких (GOLD).Доступно по адресу: www.goldcopd.org/guidelines-resources.html Проверено 10 октября 2011 г.
- Celli BR, MacNee W., Agusti A, et al. Стандарты диагностики и лечения пациентов с ХОБЛ: краткое изложение позиции ATS / ERS. евро Респ. J . 2004; 23: 932-946.
- Национальный центр клинических рекомендаций. Хроническая обструктивная болезнь легких: лечение хронической обструктивной болезни легких у взрослых в первичной и вторичной помощи. Веб-сайт Национального института здравоохранения и клинического мастерства.Доступно по адресу: http://guidance.nice.org.uk/CG101/Guidance/pdf/English. По состоянию на 10 октября 2011 г.
- O’Donnell DE, Aaron S, Bourbeau J, et al. Рекомендации Канадского торакального общества по ведению хронической обструктивной болезни легких — обновление 2007 г. Банка Респир J . 2007; 14 (Приложение B): 5B-32B.
- Сетхи С., Мерфи Т.Ф. Инфекция в патогенезе и течении хронической обструктивной болезни легких. N Engl J Med . 2008; 359: 2355-2565.
- Quon BS, Qi Gan W, Sin DD.Современное лечение обострений ХОБЛ: систематический обзор и метаанализ. Сундук . 2008; 133: 756-766.
- Ротберг М.Б., Пеков П.С., Лахти М., Броди О., Скист ди-джей, Линденауэр П.К. Антибактериальная терапия и неэффективность лечения пациентов, госпитализированных по поводу обострения хронической обструктивной болезни легких. JAMA . 2010; 303: 2035-2042.
- Roede BM, Bresser P, Bindels PJE, et al. Лечение антибиотиками связано со снижением риска последующего обострения обструктивного заболевания легких: историческое популяционное когортное исследование. Грудь . 2008; 63: 968-973.
- Энтонисен Н.Р., Манфреда Дж., Уоррен С.П., Хершфилд Е.С., Хардинг Г.К.М., Нельсон Н.А. Антибактериальная терапия при обострениях хронической обструктивной болезни легких. Энн Интерн Мед. 1987; 106: 196-204.
- Stockley RA, O’Brien C, Pye A, Hill SL. Взаимосвязь цвета мокроты с характером и амбулаторным ведением обострений ХОБЛ. Сундук . 2000; 117: 1638-1645.
- Rosell A, Monso E, Soler N, et al. Микробиологические детерминанты обострения хронической обструктивной болезни легких. Арк Интерн Мед. . 2005; 165: 891-897.
- Штольц Д., Крист-Крейн М., Бингиссер Р. и др. Антибактериальная терапия обострений ХОБЛ: рандомизированное контролируемое исследование, сравнивающее рекомендации по прокальцитонину и стандартной терапии. Сундук . 2007; 131: 9-19.
- Daniels JMA, Schoorl M, Snijders D, et al. Прокальцитонин против С-реактивного белка как прогностические маркеры ответа на антибактериальную терапию при острых обострениях ХОБЛ. Сундук . 2010; 138: 1108-1015.
- Miravitlles M, Espinosa C, Fernandez-Laso E, Martos JA, Maldonado JA, Gallego M.Взаимосвязь бактериальной флоры в мокроте и функциональных нарушений у пациентов с обострениями ХОБЛ. Сундук . 1999; 116: 40-46.
- Патил С.П., Кришнан Дж. А., Лехцин Н., Дитта ГБ. Внутрибольничная летальность после обострения хронической обструктивной болезни легких. Арк Интерн Мед. . 2003; 163: 1180-1186.
- Пухан М.А., Фолленвейдер Д., Латшанг Т., Штюрер Дж., Штюрер-Стей С. Обострения хронической обструктивной болезни легких: когда показаны антибиотики? Систематический обзор. Resp Res . 2007; 8: 30-40.
- Nouira S, Marghli S, Belghith M, Besbes L, Elatrous S, Abroug F. Один раз в день офлоксацин при обострении хронической обструктивной болезни легких, требующей искусственной вентиляции легких: рандомизированное плацебо-контролируемое исследование. Ланцет . 2001; 358: 2020-2025.
- Dimopoulos G, Siempos II, Korbila IP, Manta KG, Falagas ME. Сравнение антибиотиков первого ряда и второго ряда при обострении хронического бронхита: метаанализ рандомизированных контролируемых исследований. Сундук . 2007; 132: 447-455.
- Siempos II, Dimopoulos G, Korbila IP, Manta KG, Falagas ME. Макролиды, хинолоны и амоксициллин / клавуланат при хроническом бронхите: метаанализ. Eur Resp J. 2007; 29: 1127-1137.
- Эль-Муссауи, Роде Б.М., Спилман П., Брессер П., Принс Дж. М., Боссайт ПММ. Краткосрочная антибиотикотерапия при обострениях хронического бронхита и ХОБЛ: метаанализ двойных слепых исследований. Грудь . 2008; 63: 415-422.
- Falagas ME, Avgeri SG, Matthaiou DK, Dimopoulos G, Siempos II.Краткосрочная и длительная антимикробная терапия обострения хронического бронхита: метаанализ. J Antimicrob Chemother. 2008; 62: 442-450.
Антибиотики для лечения обострения хронической обструктивной болезни легких: сетевой метаанализ | BMC Pulmonary Medicine
Mannino DM, Buist AS. Глобальное бремя ХОБЛ: факторы риска, распространенность и будущие тенденции. Ланцет. 2007. 370 (9589): 765–73.
Артикул PubMed Google Scholar
Steiropoulos P, Tzouvelekis A, Bouros D. Формотерол в лечении хронической обструктивной болезни легких. Int J Chron Obstruct Pulmon Dis. 2008. 3 (2): 205–15.
CAS PubMed PubMed Central Google Scholar
Spagnolo P, Fabbri LM, Bush A. Долгосрочное лечение хроническими респираторными заболеваниями макролидами. Eur Respir J. 2013; 42 (1): 239–51.
CAS Статья PubMed Google Scholar
Suissa S, Dell’Aniello S, Ernst P. Длительное естественное течение хронической обструктивной болезни легких: тяжелые обострения и смертность. Грудная клетка. 2012. 67 (11): 957–63.
Артикул PubMed PubMed Central Google Scholar
Hurst JR. Фенотипирование обострения хронической обструктивной болезни легких. Am J Respir Crit Care Med. 2011. 184 (6): 625–6.
Артикул PubMed Google Scholar
Сетхи С., Мерфи Т.Ф. Инфекция в патогенезе и течении хронической обструктивной болезни легких. N Engl J Med. 2008. 359 (22): 2355–65.
CAS Статья PubMed Google Scholar
Солпитер С.Р., Бакли Н.С., Солпитер Э. Мета-анализ: холинолитики, но не бета-агонисты, уменьшают тяжелые обострения и респираторную смертность при ХОБЛ. J Gen Intern Med. 2006. 21 (10): 1011–9.
Артикул PubMed PubMed Central Google Scholar
Kiser TH, Vandivier RW. Тяжелые обострения хронической обструктивной болезни легких: зависит ли дозировка кортикостероидов и тип антибиотика? Curr Opin Pulm Med. 2015; 21 (2): 142–8.
CAS Статья PubMed Google Scholar
Уанес И., Уанес-Бесбес Л., Бен Абдаллах С., Дахрауи Ф., Аброуг Ф. Тенденции использования и влияние на исход эмпирической антибиотикотерапии и неинвазивной вентиляции у пациентов с ХОБЛ с обострением.Энн интенсивной терапии. 2015; 5 (1): 30.
Артикул PubMed PubMed Central Google Scholar
Vollenweider DJ, Jarrett H, Steurer-Stey CA, Garcia-Aymerich J, Puhan MA. Антибиотики при обострениях хронической обструктивной болезни легких. Кокрановская база данных Syst Rev.2012; 12: CD010257.
PubMed Google Scholar
Сото Ф.Дж., Варки Б. Доказательный подход к острым обострениям ХОБЛ.Curr Opin Pulm Med. 2003. 9 (2): 117–24.
Артикул PubMed Google Scholar
Лю К.Х., Сюй Б., Ван Дж., Чжан Дж., Дин Х. Б., Ариани Ф. и др. Эффективность и безопасность моксифлоксацина при обострениях хронического бронхита и ХОБЛ: систематический обзор и метаанализ. J Thorac Dis. 2014; 6 (3): 221–9.
PubMed PubMed Central Google Scholar
Ni W, Shao X, Cai X, Wei C, Cui J, Wang R и др. Профилактическое применение антибиотиков группы макролидов для профилактики обострения хронической обструктивной болезни легких: метаанализ. PLoS One. 2015; 10 (3): e0121257.
Артикул PubMed PubMed Central Google Scholar
Мохер Д., Либерати А., Тецлафф Дж., Альтман Д.Г. Предпочтительные элементы отчетности для систематических обзоров и метаанализов: заявление PRISMA. PLoS Med.2009; 6 (7): e1000097.
Артикул PubMed PubMed Central Google Scholar
Хиггинс Дж. П., Альтман Д. Г., Готше П. К., Джуни П., Мохер Д., Оксман А. Д. и др. Инструмент Кокрановского сотрудничества для оценки риска систематической ошибки в рандомизированных испытаниях. BMJ. 2011; 343: d5928.
Артикул PubMed PubMed Central Google Scholar
White IR, Barrett JK, Jackson D, Higgins JP.Последовательность и непоследовательность в сетевом метаанализе: оценка модели с использованием многомерной мета-регрессии. Res Synth Methods. 2012. 3 (2): 111–25.
Артикул PubMed PubMed Central Google Scholar
Ли Д., Ван Т., Шен С., Ченг С., Ю Дж, Чжан Ю. и др. Эффекты флурохинолонов при лечении впервые выявленного туберкулеза с положительным результатом по мокроте: систематический обзор и сетевой метаанализ. PLoS One. 2015; 10 (12): e0145066.
Артикул PubMed PubMed Central Google Scholar
Trinquart L, Chatellier G, Ravaud P. Поправка для сообщения о систематической ошибке в сетевом метаанализе испытаний антидепрессантов. BMC Med Res Methodol. 2012; 12: 150.
Артикул PubMed PubMed Central Google Scholar
Джусти М., Блази Ф., Иори И., Маццоне А., Сгамбато Ф., Полити С. и др.Прулифлоксацин против левофлоксацина при обострении ХОБЛ после неэффективности других антибиотиков. ХОБЛ. 2016; 13 (5): 555–60.
Артикул PubMed Google Scholar
Ри К.К., Чанг Дж.Х., Чой Э.Г., Ким Х.К., Квон И.С., Кюнг С.И. и др. Сравнение забофлоксацина с моксифлоксацином у пациентов с обострением ХОБЛ: многоцентровое, двойное слепое, двойное манекен, рандомизированное, контролируемое, фаза III, исследование не меньшей эффективности. Int J Chron Obstruct Pulmon Dis.2015; 10: 2265–75.
Артикул PubMed PubMed Central Google Scholar
Brusse-Keizer M, VanderValk P, Hendrix R, Kerstjens H, van der Palen J. Необходимость амоксициллина клавулановой кислоты в дополнение к преднизолону при легких и умеренных обострениях ХОБЛ. BMJ Open Respir Res. 2014; 1 (1): e000052.
Артикул PubMed PubMed Central Google Scholar
Узун С., Джамин Р.С., Клютманс Дж. А., Малдер П. Г., Вант Вир Н. Э., Эрменс А. А. и др. Поддерживающая терапия азитромицином у пациентов с частыми обострениями хронической обструктивной болезни легких (COLUMBUS): рандомизированное двойное слепое плацебо-контролируемое исследование. Ланцет Респир Мед. 2014; 2 (5): 361–8.
CAS Статья PubMed Google Scholar
Юн Х.И., Ли Ч.Х., Ким Д.К., Пак Г.М., Ли С.М., Йим Дж.Дж. и др. Эффективность левофлоксацина по сравнению с цефуроксимом при лечении обострений хронической обструктивной болезни легких.Int J Chron Obstruct Pulmon Dis. 2013; 8: 329–34.
CAS PubMed PubMed Central Google Scholar
Blasi F, Schaberg T, Centanni S, Del Vecchio A, Rosignoli MT, Dionisio P. Прулифлоксацин против левофлоксацина в лечении тяжелых пациентов с ХОБЛ с острыми обострениями хронического бронхита. Pulm Pharmacol Ther. 2013. 26 (5): 609–16.
CAS Статья PubMed Google Scholar
Llor C, Moragas A, Hernandez S, Bayona C, Miravitlles M. Эффективность антибактериальной терапии при острых обострениях легкой и умеренной хронической обструктивной болезни легких. Am J Respir Crit Care Med. 2012. 186 (8): 716–23.
CAS Статья PubMed Google Scholar
Уилсон Р., Анзуэто А., Миравитлес М., Арвис П., Олдер Дж., Хаверсток Д. и др. Сравнение моксифлоксацина и амоксициллина / клавулановой кислоты при амбулаторных обострениях ХОБЛ: результаты MAESTRAL.Eur Respir J. 2012; 40 (1): 17–27.
CAS Статья PubMed Google Scholar
Нуира С., Маргли С., Бесбес Л., Букеф Р., Даами М., Нцири Н. и др. Стандартные антибактериальные препараты в сравнении с новыми в лечении тяжелого обострения хронической обструктивной болезни легких: рандомизированное испытание триметоприм-сульфаметоксазола в сравнении с ципрофлоксацином. Clin Infect Dis. 2010. 51 (2): 143–14.
CAS Статья PubMed Google Scholar
Дэниэлс Дж. М., Снайдерс Д., де Графф К. С., Власполдер Ф., Янсен Х. М., Boersma WG. Антибиотики в дополнение к системным кортикостероидам при обострениях хронической обструктивной болезни легких. Am J Respir Crit Care Med. 2010. 181 (2): 150–7.
CAS Статья PubMed Google Scholar
Ллор С., Эрнандес С., Рибас А., Альварес С., Котс Дж. М., Байона С. и др. Эффективность амоксициллина по сравнению с амоксициллином / клавуланатом при обострении хронической обструктивной болезни легких в системе первичной медико-санитарной помощи.Int J Chron Obstruct Pulmon Dis. 2009; 4: 45–53.
CAS PubMed PubMed Central Google Scholar
Андре-Алвес М. Р., Жардим Дж. Р., Фраре Е., Сильва Р., Фисс Е., Фрейре Д. Н., Тейшейра П. Дж.. Сравнение азитромицина и амоксициллина при лечении инфекционного обострения хронической обструктивной болезни легких. J Bras Pneumol. 2007. 33 (1): 43–50.
Артикул PubMed Google Scholar
Petitpretz P, Chone C, Tremolieres F. Левофлоксацин 500 мг один раз в сутки по сравнению с цефуроксимом 250 мг два раза в сутки у пациентов с обострениями хронического обструктивного бронхита: клиническая эффективность и интервал без обострений. Int J Antimicrob Agents. 2007. 30 (1): 52–9.
CAS Статья PubMed Google Scholar
Лоде Х, Эллер Дж., Линнхофф А., Иоанас М. Левофлоксацин против кларитромицина при обострении ХОБЛ: акцент на интервале без обострения.Eur Respir J. 2004; 24 (6): 947–53.
CAS Статья PubMed Google Scholar
Basyigit I, Yildiz F, Ozkara SK, Yildirim E, Boyaci H, Ilgazli A. Влияние кларитромицина на маркеры воспаления при хронической обструктивной болезни легких: предварительные данные. Энн Фармакотер. 2004. 38 (9): 1400–5.
CAS Статья PubMed Google Scholar
Castaldo RS, Celli BR, Gomez F, LaVallee N, Souhrada J, Hanrahan JP. Сравнение 5-дневных курсов диритромицина и азитромицина при лечении обострений хронической обструктивной болезни легких. Clin Ther. 2003. 25 (2): 542–57.
CAS Статья PubMed Google Scholar
Nouira S, Marghli S, Belghith M, Besbes L, Elatrous S, Abroug F. Один раз в день перорально офлоксацин при обострении хронической обструктивной болезни легких, требующей искусственной вентиляции легких: рандомизированное плацебо-контролируемое исследование.Ланцет. 2001; 358 (9298): 2020–5.
CAS Статья PubMed Google Scholar
Умут С., Тутлуоглу Б., Айдын Тосун Г., Муселлим Б., Эрк М., Йилдирим Н. и др. Определение этиологического организма при обострениях ХОБЛ и эффективности азитромицина, ампициллин-сульбактама, ципрофлоксацина и цефаклора. Рабочая группа Турецкого торакального общества по ХОБЛ. J Chemother. 1999; 11 (3): 211–4.
CAS Статья PubMed Google Scholar
Allegra L, Konietzko N, Leophonte P, Hosie J, Pauwels R, Guyen JN, et al. Сравнительная безопасность и эффективность спарфлоксацина при лечении обострений хронической обструктивной болезни легких: двойное слепое рандомизированное параллельное многоцентровое исследование. J Antimicrob Chemother. 1996; 37 (Приложение A): 93–104.
CAS Статья PubMed Google Scholar
Hurst JR, Wedzicha JA. Что является (а что не является) обострением ХОБЛ: мысли из новых рекомендаций GOLD.Грудная клетка. 2007. 62 (3): 198–9.
CAS Статья PubMed PubMed Central Google Scholar
Sethi S, Sethi R, Eschberger K, Lobbins P, Cai X, Grant BJ, et al. Концентрация бактерий в дыхательных путях и обострения хронической обструктивной болезни легких. Am J Respir Crit Care Med. 2007. 176 (4): 356–61.
Артикул PubMed Google Scholar
MacNee W.Обострение ХОБЛ. Swiss Med Wkly. 2003. 133 (17–18): 247–57.
CAS PubMed Google Scholar
Мохан А., Чандра С., Агарвал Д., Гулерия Р., Брур С., Гаур Б. и др. Распространенность вирусной инфекции, выявленной с помощью ПЦР и ОТ-ПЦР, у пациентов с обострением ХОБЛ: систематический обзор. Респирология. 2010. 15 (3): 536–42.
Артикул PubMed Google Scholar
Фромер L, Купер CB. Обзор рекомендаций GOLD по диагностике и лечению пациентов с ХОБЛ. Int J Clin Pract. 2008. 62 (8): 1219–36.
CAS Статья PubMed Google Scholar
Шарма С., Антонисен Н. Роль противомикробных препаратов в лечении обострений ХОБЛ. Лечить Респир Мед. 2005. 4 (3): 153–67.
Артикул PubMed Google Scholar
Матера М.Г., Туфано М.А., Полверино М., Росси Ф., Каццола М. Легочные концентрации диритромицина и эритромицина во время обострения легкой хронической обструктивной болезни легких. Eur Respir J. 1997; 10 (1): 98–103.
CAS Статья PubMed Google Scholar
Бахманн К., Хорегуи Л., Сайдс Г., Салливан Т.Дж.. Стабильная фармакокинетика теофиллина у пациентов с ХОБЛ, получавших диритромицин. J Clin Pharmacol.1993. 33 (9): 861–5.
CAS Статья PubMed Google Scholar
Менса Дж., Трилла А. Следует ли лечить пациентов с обострением хронического бронхита антибиотиками? Преимущества использования фторхинолонов. Clin Microbiol Infect. 2006; 12 (Дополнение 3): 42–54.
CAS Статья PubMed Google Scholar
Деван Н.А., Рафик С., Канвар Б., Сатпати Н., Ришон К., Тиллотсон Г.С. и др.Острое обострение ХОБЛ: факторы, связанные с плохим исходом лечения. Грудь. 2000. 117 (3): 662–71.
CAS Статья PubMed Google Scholar
Альберт Р.К., Коннетт Дж., Бейли В.К., Касабури Р., Купер Дж. А. младший, Крайнер Дж. Дж. И др. Азитромицин для профилактики обострений ХОБЛ. N Engl J Med. 2011; 365 (8): 689–98.
CAS Статья PubMed PubMed Central Google Scholar
Бхарти В.К., Шривастава Р.С., Кумар Х., Баг С., Маджумдар А.С., Сингх Г. и др. Влияние мелатонина и эпифизарных белков на фторид-индуцированные неблагоприятные изменения антиоксидантного статуса сердца, печени и почек крыс. Adv Pharmacol Sci. 2014; 2014: 532969.
PubMed PubMed Central Google Scholar
Ducatelle R, Eeckhaut V, Haesebrouck F, Van Immerseel F. Обзор пребиотиков и пробиотиков для контроля дисбактериоза: текущее состояние и перспективы на будущее.Животное. 2015; 9 (1): 43–8.
CAS Статья PubMed Google Scholar
Тан Х, Хуанг Т., Цзин Дж, Шен Х, Цуй В. Эффект лечения под контролем прокальцитонина у пациентов с инфекциями: систематический обзор и метаанализ. Инфекционное заболевание. 2009. 37 (6): 497–507.
CAS Статья PubMed Google Scholar
Вердури А., Луппи Ф., Д’Амико Р., Балдуцци С., Вичини Р., Ливерани А. и др.Лечение антибиотиками тяжелых обострений хронической обструктивной болезни легких с помощью прокальцитонина: рандомизированное исследование не меньшей эффективности. PLoS One. 2015; 10 (3): e0118241.
Артикул PubMed PubMed Central Google Scholar
Cheng T, Gong Y, Guo Y, Cheng Q, Zhou M, Shi G, et al. Системные кортикостероиды при обострениях ХОБЛ, лучше ли более высокая доза? Метаанализ рандомизированных контролируемых исследований.Clin Respir J. 2013; 7 (4): 305–18.
CAS Статья PubMed Google Scholar
Wang J, Nie B, Xiong W., Xu Y. Влияние бета-агонистов длительного действия на частоту обострений ХОБЛ: метаанализ. J Clin Pharm Ther. 2012; 37 (2): 204–11.
CAS Статья PubMed Google Scholar

 Диагностическая процедура необходима для получения образца слизи (мокроты). Тест определяет возбудителя болезни и позволяет назначить эффективное лечение.
Диагностическая процедура необходима для получения образца слизи (мокроты). Тест определяет возбудителя болезни и позволяет назначить эффективное лечение. А. Зайцев
А. Зайцев