COVID 19 » Государственное бюджетное учреждение здравоохранения
Рекомендации по профилактике новой коронавирусной инфекции (COVID -19) среди работников
Вопросы, касающиеся выплат работникам, оказывающим помощь пациентам с COVID-19, можно задать с 9-00 до 18-00 в рабочие дни по телефонам:
ГОРЯЧАЯ ЛИНИЯ ПО КОРОНОВИРУСНОЙ ИНФЕКЦИИ
Вакцинация от COVID-19
Дети и коронавирус
Шашлыки на майские праздники отменяются
Федеральная служба по надзору в сфере защиты прав потребителей и благополучия человека разработала «Рекомендации для населения по профилактике новой коронавирусной инфекции (COVID-19) в период майских праздников»
Алкоголь и коронавир.
 инфекция
инфекцияКурение и коронавирусная инфекция
Питание при самоизоляции ВОЗ для населения
Чем опасна вирусная пневмония для населения
ВАЖНОЕ О КОРОНАВИРУСНОЙ ИНФЕКЦИИ
COVID-19. Стоит ли обращаться за медицинской помощью?
У коронавирусной инфекции нет специфических симптомов, поэтому человеку, не имеющему медицинского образования, ее трудно отличить от гриппа и традиционных ОРВИ, особенно в начале заболевания. Зачастую больной человек, надеясь на «авось», не обращается к врачам и занимается самолечением. Несвоевременное обращение за медицинской помощью приводит к развитию серьезных осложнений, трудно поддающихся лечению, и даже смерти пациента. Помимо этого, больной человек служит источником заражения для своих родных и близких.
К сожалению, жители Пензенской области не являются исключением. В стационары поступают пациенты с уже запущенными формами заболевания, требующими неотложных реанимационных мероприятий. И в данном случае, к сожалению, врачи не могут гарантировать благоприятного исхода.
Температура, сухой кашель, слабость, недомогание являются наиболее распространенными симптомами COVID-19. У некоторых больных могут быть головные боли, боли в теле, заложенность носа, насморк, боль в горле или диарея (понос). Чаще всего эти симптомы развиваются постепенно, а к 5-6 дню может усилиться кашель, появиться боль в грудной клетке при дыхании, одышка. Такие симптомы могут быть признаками развития пневмонии и дыхательной недостаточности, которые развиваются при атаке нижних дыхательных путей коронавирусом. Именно эти состояния и служат причиной смерти у пациентов.
Поэтому, при появлении респираторных симптомов, необходимо незамедлительно обращаться за медицинской помощью, вызвав врача на дом. В каждом случае будет выбрана индивидуальная тактика ведения больного. При наличии показаний, угрожающих жизни и здоровью, пациент будет госпитализирован. В других ситуациях больной будет оставлен дома под динамическим наблюдением с регулярным контролем основных показателей (температура, насыщение крови кислородом, частота дыхания и др.
Помните, что только правильная и своевременная коррекция заболевания может сохранить вашу жизнь! Не занимайтесь самолечением, обращайтесь за помощью своевременно, не рискуя своим здоровьем!
Главный внештатный специалист по медицинской профилактике Министерства здравоохранения Пензенской области И.В.ПузраковаЛюдям с лишним весом в период пандемии нужно быть особенно осторожными!
На сегодняшний день новой коронавирусной инфекцией в мире заразились более 2,5 миллионов человек. Во всех странах медики отмечают большое количество тучных пациентов, поступающих в отделения интенсивной терапии, при этом многие из них достаточно молоды. Как отмечают специалисты, знакомые с ситуацией, люди с избыточным весом легче заражаются и тяжелее болеют.
Высокую восприимчивость к новому штамму коронавируса при избыточном весе связывают с ослаблением иммунитета из-за хронических воспалительных процессов, характерных для этой категории больных, и их образом жизни.
Известно также, что страдающие ожирением люди малоподвижны, склонны употреблять в пищу много фаст-фуда и мало овощей и фруктов, что не способствует поддержанию здоровой иммунной системы. Кроме того, ученые выяснили, что лишний вес способствует выработке большого количества белка, с помощью которого вирус внедряется в здоровые клетки.
Также ухудшают ситуацию пациентов с избыточным весом нарушение функции дыхания, уменьшение глубины дыхания и объема легких. Степень этих нарушений зависит от тяжести ожирения. Таким пациентам тяжело бороться с пневмонией, так как жировые отложения в области грудной клетки ограничивает количество воздуха, поступавшего в легкие при вдохе.
Следует отметить, что тучные люди часто страдают сахарным диабетом второго типа, заболеваниями сердца и сосудов. А эти факторы сами по себе повышают риск тяжелого течения инфекции, вызванной COVID – 19.
По этим причина людям с ожирением в условиях пандемии следует быть очень осторожными.
Если есть избыток веса, человек относится к группе риска по коронавирусной инфекции, вне зависимости от возраста.
Контролировать свой вес непросто, но сейчас это крайне важно, особенно в условиях самоизоляции. Нужно придерживаться принципов здорового питания. Рацион должен содержать легкоусвояемые продукты, богатые витаминами. Следует ограничивать размер порций, отказаться от тяжелой пищи, сладких напитков, кондитерских изделий.
Важно организовать двигательную активность, делать гимнастику и дыхательные упражнения.
Следует тщательно соблюдать меры профилактики и не нарушать режим самоизоляции без крайней необходимости. Если нужно выйти из дома, необходимо надеть медицинскую маску и перчатки, в общественных местах обязательно соблюдать социальную дистанцию в 1,5–2 метра.
Люди с лишним весом должны избегать любого контакта с больными, а в случае появления симптомов респираторного заболевания немедленно обращаться к врачу.
Только внимание к собственному здоровью и выполнение простых правил позволят избежать серьезных последствий.
Врач по медицинской профилактике ГБУЗ «Пензенский областной центр медицинской профилактики А. Филюшкина.
Больница скорой медицинской помощи Новотроицка
Заведующий кардиологическим отделением
Яковлев Алексей Валерьевич
В начале напряженного рабочего дня или посреди ночи Вы внезапно почувствовали боль в груди. Болит ли у Вас именно сердце? Нужно ли Вам срочно в больницу?
Боль в области сердца — одна из самых частых причин обращения людей за скорой помощью. Так, ежегодно, несколько миллионов людей обращаются с этим симптомом за экстренной медицинской помощью. «Боли в сердце» это неточное определение. Оно используется для описания любой боли, давления, сжатия, удушья, онемения или любого другого дискомфорта в груди, шее или верхней части живота, и часто ассоциируется с болью в челюсти, головы, или руки. Такое состояние может длиться от мгновения, секунды, до нескольких дней или недель, может происходить часто или редко, и может приходить нерегулярно или предсказуемо.
«Боли в сердце» это неточное определение. Оно используется для описания любой боли, давления, сжатия, удушья, онемения или любого другого дискомфорта в груди, шее или верхней части живота, и часто ассоциируется с болью в челюсти, головы, или руки. Такое состояние может длиться от мгновения, секунды, до нескольких дней или недель, может происходить часто или редко, и может приходить нерегулярно или предсказуемо.
Боль в области сердца — не всегда боль в сердце. Часто она не связана с сердечными проблемами. Однако если Вы испытываете боль в груди и не знаете о состоянии своей сердечнососудистой системы — проблема может оказаться серьезной и стоит потратить время для выяснения причины болей.
Причины
Боль в области сердца может быть очень разной. Ее не всегда можно описать. Боль может ощущаться как несильное жжение или как сильнейший удар. Поскольку Вы не всегда можете определить причину боли самостоятельно, не нужно тратить время на самолечение, особенно, если Вы относитесь к так называемой «группе риска» сердечных заболеваний (смотри ниже).
«Сердечные» причины
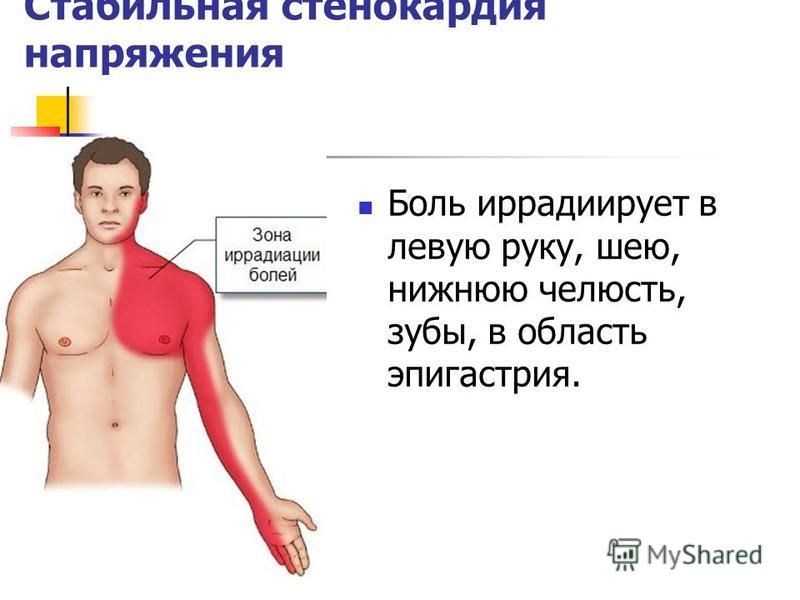
Инфаркт миокарда — тромб, блокирующий движение крови в артериях сердца может быть причиной давящих, сжимающих болей в груди, длящихся более нескольких минут. Боль может отдавать (иррадиировать) в область спины, шеи, нижней челюсти, плеч и рук (особенно левой). Другими симптомами могут быть одышка, холодный пот, тошнота.
Стенокардия

Другие сердечные причины. Другие причины, которые могут проявляться болью в груди, включают воспаление сердечной сорочки (перикардит), чаще всего возникающий из-за вирусной инфекции. Боли при перикардите носят чаще всего острый, колющий характер. Также может наблюдаться лихорадка и недомогание. Реже причиной боли может быть расслоение аорты — главной артерии Вашего тела. Внутренний слой этой артерии может отделяться под давлением крови и результатом этого являются резкие внезапные и сильные боли в грудной клетке. Расслоение аорты может быть результатом травмы грудной клетки или осложнением неконтролируемой артериальной гипертензии.
Пролапс митрального клапана так же может служить источником боли разнообразного характера в области сердца особенно на фоне вегето-сосудистой дистонии.
«Несердечные» причины
Прекордиальный синдром. Бывает, когда вдыхаешь, появляется неприятное ощущение боли в сердце. Напряжение нарастает и, кажется, что сейчас внутри что-нибудь лопнет. Боль может заставить перевести дыхание, может заставить не дышать. В это время стараешься не двигаться и по возможности делать короткие вдохи, а когда уже все равно, делаешь резкий вдох, и боль в сердце неожиданно проходит. Многие люди ошибочно полагают, что у них случился сердечный приступ. Но хоть боль и сильная, и, кажется, что болит сердце, но на самом деле боль никак не связана с сердцем. Прекордиальный синдром является наиболее распространенной причиной повторяющихся болей в грудной области. Чаще всего наблюдается у детей и подростков, но иногда сохраняется и в зрелом возрасте. Боль возникает очень неожиданно и так же неожиданно проходит. Кажется, что эта чрезвычайно острая боль усугубляется глубоким дыханием и резкими движениями. Но это всего лишь ощущения. Боль обычно длится от 30 секунд до 3 минут, прежде чем исчезнуть. Иногда боль внезапно исчезают после глубокого вдоха или резкого движения. После того, как острая боль прошла, может возникнуть ощущение тупой боли в области сердца.
Боль может заставить перевести дыхание, может заставить не дышать. В это время стараешься не двигаться и по возможности делать короткие вдохи, а когда уже все равно, делаешь резкий вдох, и боль в сердце неожиданно проходит. Многие люди ошибочно полагают, что у них случился сердечный приступ. Но хоть боль и сильная, и, кажется, что болит сердце, но на самом деле боль никак не связана с сердцем. Прекордиальный синдром является наиболее распространенной причиной повторяющихся болей в грудной области. Чаще всего наблюдается у детей и подростков, но иногда сохраняется и в зрелом возрасте. Боль возникает очень неожиданно и так же неожиданно проходит. Кажется, что эта чрезвычайно острая боль усугубляется глубоким дыханием и резкими движениями. Но это всего лишь ощущения. Боль обычно длится от 30 секунд до 3 минут, прежде чем исчезнуть. Иногда боль внезапно исчезают после глубокого вдоха или резкого движения. После того, как острая боль прошла, может возникнуть ощущение тупой боли в области сердца. Болевые атаки могут происходить достаточно часто, иногда несколько раз в день. Они не зависят от состояния стресса, времени суток и характера вашей деятельности. Врачи не нашли взаимосвязь между прекордиальным синдромом и тяжёлой физической нагрузкой. Но некоторые врачи считают, что позы, затрудняющие дыхание могут стать причиной очередных болей в области сердца. В настоящее время врачи и исследователи не знают, что вызывает боль, связанную с прекордиальным синдромом. Наиболее распространено мнение о том, что боль является результатом защемления нерва.
Болевые атаки могут происходить достаточно часто, иногда несколько раз в день. Они не зависят от состояния стресса, времени суток и характера вашей деятельности. Врачи не нашли взаимосвязь между прекордиальным синдромом и тяжёлой физической нагрузкой. Но некоторые врачи считают, что позы, затрудняющие дыхание могут стать причиной очередных болей в области сердца. В настоящее время врачи и исследователи не знают, что вызывает боль, связанную с прекордиальным синдромом. Наиболее распространено мнение о том, что боль является результатом защемления нерва.
Хотя врачи не уверены в истинных причинах прекордиального синдрома, они уверены, что это заболевание не представляет никакой опасности. Прекордиальный синдром – это не повод для тревоги.
Итак, перечислим основные характеристики прекордиального синдрома:

Что делать, если при вдохе болит сердце? Расслабьтесь, прекордиальный синдром абсолютно безвреден и не требует специального лечения. Болевые атаки, как правило, возникают до 20-летнего возраста. И с каждым годом напоминают ос себе всё реже. Часто, глубокий вдох останавливает боль. Но большинство предпочитают поверхностное дыхание, пока боль не отступит сама по себе.
Изжога. Кислый желудочный сок, попадающий из желудка в пищевод (трубку, соединяющую ротовую полость с желудком), может быть причиной изжоги — мучительного жгучего ощущения в груди. Часто она сочетается с кислым вкусом и отрыжкой. Боли в грудной клетке при изжоге обычно связаны с приемом пищи и могут длиться часами. Этот симптом чаще всего возникает при наклонах или в положении лежа. Облегчает изжогу прием антацидов.
Этот симптом чаще всего возникает при наклонах или в положении лежа. Облегчает изжогу прием антацидов.
Панические атаки. Если Вы испытываете приступы беспричинного страха, сочетающиеся с болью в грудной клетке, учащенным сердцебиением, гипервентиляцией (учащенным дыханием) и обильным потоотделением, Вы можете страдать «паническими атаками» — своеобразной формой нарушения функции вегетативной нервной системы.
Хронический и острый стресс на работе и дома. Как результат — бессонница, состояние тревоги и даже боли в области сердца, мешающие жить и работать, да и просто пугающие.
Плеврит. Острая, ограниченная боль в груди, усиливающаяся при вдохе или кашле, может быть признаком плеврита. Боль возникает из-за воспаления мембраны, выстилающей грудную полость изнутри и покрывающей легкие. Плеврит может возникать при различных заболеваниях, но чаще всего — при пневмонии.
Синдром Титце. При определенных условиях хрящевые части ребер, особенно хрящи, прикрепляющиеся к грудине, могут воспаляться. Боль при этом заболевании может возникать внезапно и быть довольно интенсивной, имитируя приступ стенокардии. Однако локализация боли может быть различной. При синдроме Титце боль может усиливаться при нажатии на грудину или ребра около грудины. Боли при стенокардии и инфаркте миокарда не зависят от этого!
Боль при этом заболевании может возникать внезапно и быть довольно интенсивной, имитируя приступ стенокардии. Однако локализация боли может быть различной. При синдроме Титце боль может усиливаться при нажатии на грудину или ребра около грудины. Боли при стенокардии и инфаркте миокарда не зависят от этого!
Остеохондроз шейного и грудного отделов позвоночника приводит к так называемой вертеброгенной кардиалгии, которая напоминает стенокардию. При этом состоянии наблюдается интенсивная и продолжительная боль за грудиной, в левой половине грудной клетки. Может отмечаться иррадиация в руки, межлопаточную область. Боль усиливается или ослабевает при изменении положения тела, поворотах головы, движениях рук. Диагноз можно подтвердить, проведя МРТ позвоночника.
Повреждения ребер и ущемление нервов. Ушибы и переломы ребер, также как и ущемление нервных корешков, могут быть причиной боли, иногда очень сильной. Межрёберная невралгия. Основным симптомом этого заболевания является боль в области груди, затрудняющая дыхание или вызывающая неудобство. Межрёберная невралгия чаще всего вызывает боль в левой части груди. Эта форма невралгии чаще встречается у женщин, чем у мужчин. Межрёберная невралгия может быть ошибочно принята за плеврит или другие воспалительные процессы в лёгких.
Межрёберная невралгия чаще всего вызывает боль в левой части груди. Эта форма невралгии чаще встречается у женщин, чем у мужчин. Межрёберная невралгия может быть ошибочно принята за плеврит или другие воспалительные процессы в лёгких.
Невралгия – это термин, используемый, для того чтобы выразить боль различного характера нервной ткани, в которой нет каких-либо структурных изменений. Невралгическая боль непостоянна, в некоторых случаях она как будто гуляет по грудной клетке, перемещаясь с места на место. Невралгия, как правило, характеризуется тупой болью с периодическими обострениями. Расширение грудной клетки при глубоком дыхании усугубляет боль. Клиническими проявлениями этого заболевания являются частые боли в одном или нескольких межреберных промежутках. При кашле или во время глубокого дыхания боли в сердце усиливаются, они похожи на резкие покалывания в области груди. Чаще всего межрёберная невралгия встречается у женщин с ослабленной нервной системой, которые знают не понаслышке, что такое депрессия и стресс. Сложно составить полный список симптомов этого заболевания. Кроме того, признаки и симптомы межрёберной невралгии могут варьироваться в зависимости от индивидуальных особенностей каждого пациента. Только врач может поставить диагноз!
Сложно составить полный список симптомов этого заболевания. Кроме того, признаки и симптомы межрёберной невралгии могут варьироваться в зависимости от индивидуальных особенностей каждого пациента. Только врач может поставить диагноз!
Основные симптомы межрёберной невралгии:
Наличие всех перечисленных симптомов для постановки диагноза не обязательно. Согласитесь, симптомы достаточно серьёзные. Именно поэтому так важно обратиться к специалисту при первых же признаках межрёберной невралгии.
Эмболия легочной артерии. Этот вид эмболии развивается, когда тромб попадает в легочную артерию, блокируя поступление крови к сердцу. Симптомы этого жизнеугрожающего состояния могут включать внезапную, резкую боль в груди, возникающую или усиливающуюся при глубоком дыхании или кашле. Другие симптомы — одышка, сердцебиение, чувство тревоги, потеря сознания.
Симптомы этого жизнеугрожающего состояния могут включать внезапную, резкую боль в груди, возникающую или усиливающуюся при глубоком дыхании или кашле. Другие симптомы — одышка, сердцебиение, чувство тревоги, потеря сознания.
Другие заболевания легких. Пневмоторакс (спавшееся легкое), высокое давление в сосудах, снабжающих легкие (легочная гипертензия) и тяжелая бронхиальная астма также могут проявляться болью в грудной клетке. Заболевания мышц. Боль, обусловленная заболеваниями мышц, как правило, начинает беспокоить при поворотах туловища или при поднятии рук. Хронический болевой синдром, такой, как фибромиалгия, может быть причиной постоянной боли в грудной клетке.
Заболевания пищевода. Некоторые заболевания пищевода могут вызвать нарушение глотания и, следовательно, дискомфорт в грудной клетке. Спазм пищевода может быть причиной боли в груди. У пациентов с этим заболеванием мышцы, в норме продвигающие пищу по пищеводу, работают нескоординировано. Поскольку спазм пищевода может проходить после приема нитроглицерина — также, как стенокардия — часто возникают диагностические ошибки. Другое нарушение глотания, известное как ахалазия, также может вызвать боль в грудной клетке. В этом случае клапан в нижней трети пищевода не открывается как должно и не пропускает пищу в желудок. Она остается в пищеводе, вызывая неприятные ощущения, боль и изжогу.
Другое нарушение глотания, известное как ахалазия, также может вызвать боль в грудной клетке. В этом случае клапан в нижней трети пищевода не открывается как должно и не пропускает пищу в желудок. Она остается в пищеводе, вызывая неприятные ощущения, боль и изжогу.
Опоясывающий лишай. Эта инфекция, вызываемая вирусом герпеса и поражающая нервные окончания, может быть причиной сильнейших болей в грудной клетке. Боли могут локализоваться в левой половине грудной клетки или носить опоясывающий характер. Это заболевание может оставить после себя осложнение — постгерпетическую невралгию — причину длительных болей и повышенной кожной чувствительности.
Заболевания желчного пузыря и поджелудочной железы. Камни в желчном пузыре или воспаление желчного пузыря (холецистит) и поджелудочной железы (панкреатит) могут быть причиной болей в верхней части живота, отдающих в область сердца.
Поскольку боль в грудной клетке может быть следствием множества различных причин, не занимайтесь самодиагностикой и самолечением и не игнорируйте сильные и продолжительные боли. Причина Вашей боли может быть не так серьезна — но для того, чтобы ее установить, необходимо обратиться к специалистам.
Причина Вашей боли может быть не так серьезна — но для того, чтобы ее установить, необходимо обратиться к специалистам.
Когда необходимо обратиться к врачу?
Важно принять во внимание следующие факторы, повышающие вероятность возникновения чрезвычайных ситуаций при боли в сердце:

Если Вы почувствовали острую, необъяснимую и длительную боль в грудной клетке, возможно, в сочетании с другими симптомами (таким, как одышка) или боль, отдающую в одну или обе руки, под лопатку — необходимо срочно обратиться к врачу. Возможно, это сохранит Вам жизнь или успокоит Вас, если не будет найдено серьезных проблем с Вашим здоровьем. Будьте здоровы!
Почему могут быть боли в груди
Заболело в груди. Первое, что приходит в голову – сердечный приступ. Конечно, грудную боль нельзя игнорировать. Но следует понять, что этот симптом имеет множество причин и не всегда угрожает здоровью.
Боль в груди вызывается болезнями легких, пищевода, мышечным спазмом, переломом ребер или повреждением нервов. Некоторые из этих заболеваний могут угрожать жизни, некоторые – не наносят вреда здоровью и проходят самостоятельно. Если чувствуете боль в груди и не знаете, чем она вызвана (вы не падали, вас не били в грудь), единственный способ узнать причину – спросить у врача.
Если чувствуете боль в груди и не знаете, чем она вызвана (вы не падали, вас не били в грудь), единственный способ узнать причину – спросить у врача.
Вы можете ощущать грудную боль где угодно: от нижней части шеи до верхушки живота. Боли в груди (торакалгия) бывают:
- острыми;
- тупыми;
- жгучими;
- ноющими;
- колющими;
- давящими.
Ниже представлены некоторые из наиболее распространенных причин торакалгии.
Причины боли в груди: проблемы с сердцем
Хоть и симптом не всегда связан с сердцем, именно оно чаще всего вызывает болезненные ощущения в груди.
Ишемическая болезнь сердца (ИБС). Сопровождается закупоркой артерий, которые питают сердце. К сердечной мышце поступает меньше крови – возникает гипоксия и ишемия миокарда. Это вызывает жгучую и давящую боль, которая в медицине называется стенокардия. Стенокардия – это обратимое нарушение кровообращения сердца, не сопровождается отмиранием миокарда. Но это первый сигнал того, что в будущем возможен сердечный приступ.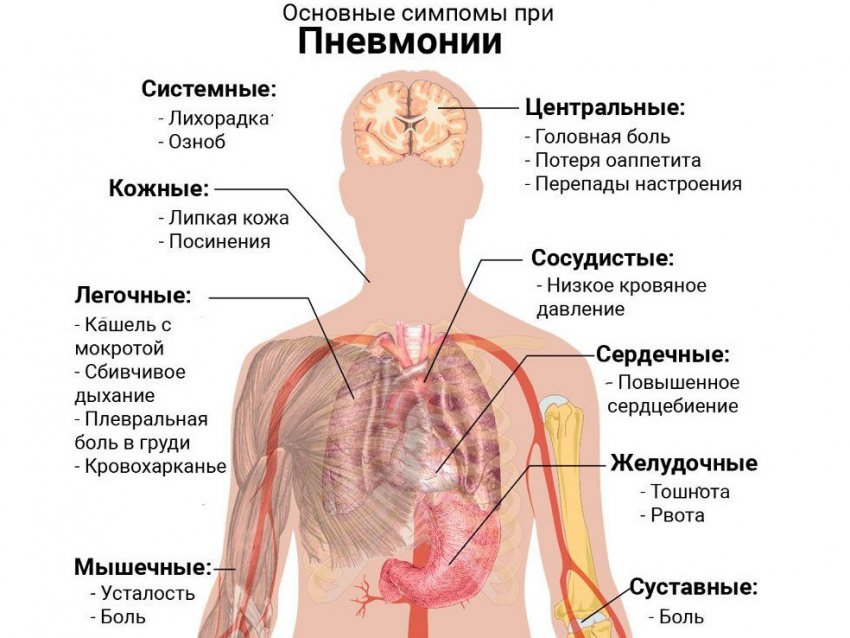
Кардиалгия (сердечная боль) при приступе стенокардии распространяются на левую лопатку, плечо, кисть, челюсть и спину. Внезапная кардиалгия возникает при или после физической нагрузки, секса, волнения, возбуждения, переживаний страха. Симптом уходит во время отдыха.
Инфаркт миокарда. Это необратимые нарушения сердечной мышцы из-за остановки кровообращения в коронарных артериях. Клетки миокарда отмирают, а на их месте через 1–2 недели образуется рубец. При сердечном приступе боль в области сердца более выраженная и острая, нежели при стенокардии. Торакалгия локализуется слева или в центре груди и не проходит в спокойствии. Сердечный приступ сопровождается страхом смерти, потливостью, тошнотой, слабостью и дезориентацией.
Это неотложное состояние, которое требует врачебной помощи. Первый признак инфаркта – жгучая, давящая или сжимающая боль в груди, которая распространяется на левую лопатку, плечо, руку и спину. В отличие от стенокардии, торакалгия при инфаркте миокарда длится дольше 15 минут и не устраняются нитроглицерином. Если вы обнаружили эти симптомы, вызовите скорую помощь.
Если вы обнаружили эти симптомы, вызовите скорую помощь.
Миокардит. Это воспаление сердечной мышцы. Вдобавок к грудным болям, миокардит сопровождается лихорадкой, истощением, учащенным сердцебиением и перебоями дыхания. При воспалении миокарда коронарные артерии не закупориваются и сердце нормально кровоснабжается, однако боли в груди при миокардите могут напоминать сердечный приступ.
Перикардит. Это воспаление сердечного мешка, который защищает орган от механических повреждений и смещения. Болезнь провоцирует торакалгию, которая напоминают приступ стенокардии. Однако у перикардита есть особенности:
- боли возникают вдоль шеи и мышц плеча;
- боли могут быть острыми или ноющими;
- дискомфорт в груди усиливается на высоте вдоха, во время еды или лежа на спине.
Гипертрофическая кардиомиопатия. Это наследственная болезнь, которая вызывает чрезмерное утолщение сердечной мышцы. Иногда кардиомиопатия нарушает сердечный кровоток, но чаще провоцирует торакалгию и одышку при физической нагрузке.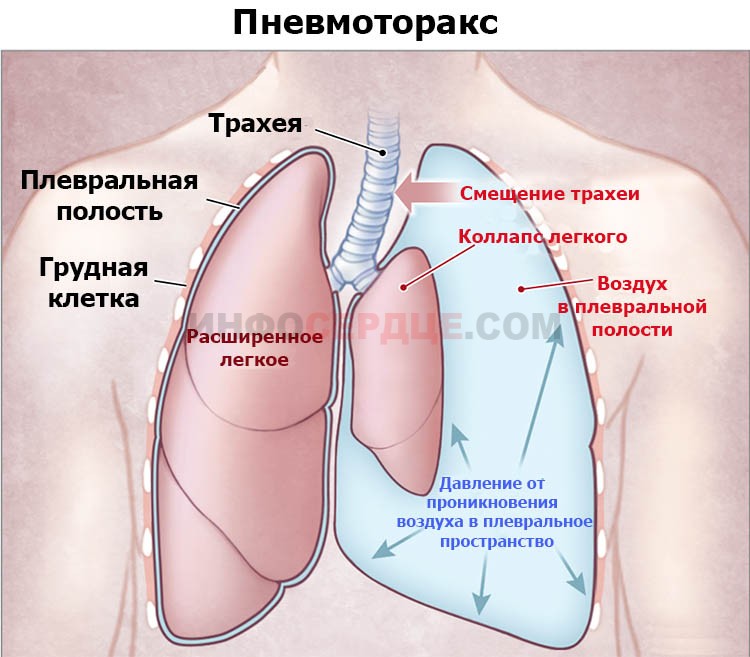 Когда сердечная мышца увеличивается до предела, возникает сердечная недостаточность. Сердцу требуется больше кислорода и энергии, чтобы выталкивать кровь в аорту и качать ее по большому кругу кровообращения. Гипертрофическая кардиомиопатия, кроме торакалгии, сопровождается головокружением, обмороками и усталостью.
Когда сердечная мышца увеличивается до предела, возникает сердечная недостаточность. Сердцу требуется больше кислорода и энергии, чтобы выталкивать кровь в аорту и качать ее по большому кругу кровообращения. Гипертрофическая кардиомиопатия, кроме торакалгии, сопровождается головокружением, обмороками и усталостью.
Пролапс митрального клапана. Патология сопровождается тем, что сердечный клапан не может правильно закрыться: при сокращении мышц сердца он выпячивает в левое предсердие и часть крови стремится обратно в предсердие.
Пролапс митрального клапана проявляется болями в груди, учащенным сердцебиением и головокружением. Пролапс на начальной стадии развития не проявляется.
Расслоение коронарной артерии. Это смертельно опасное заболевание, при котором в коронарной артерии возникает диссекция – надрыв стенки сосуда с последующим кровоизлиянием и инфарктом миокарда. Расслоение вызывает сильную и острую торакалгию, которая переходит на спину, живот и в шею.
Причины боли в груди: проблемы с легкими
Легочные болезни могут приводить к болезненным ощущениям в груди. Вот причины, связанные с легочной системой.
Вот причины, связанные с легочной системой.
Плеврит. Это воспаление плевры, которая покрывает легкие и отделяет их от грудной клетки. При плеврите торакалгия возникает во время глубокого вдоха, чихания или кашля. Обычно болезнь развивается из-за бактериальной или вирусной инфекции, легочной эмболии или пневмоторакса. Менее распространенные причины – рак легких, системная красная волчанка и ревматоидный артрит.
Пневмония или абсцесс легкого. Болезни вызывают плеврит, торакалгию и глубокую загрудинную боль. Пневмония развивается быстро и внезапно: повышается температура тела, возникает озноб и кашель с гнойными выделениями.
Тромбоэмболия легочной артерии. Мигрирующий кровяной сгусток может попасть в легкие. Это вызывает острую боль в груди, затрудняет дыхание и учащает сердцебиение. Состояние сопровождается жаром и дезориентацией. Вероятность тромбоэмболии легочной артерии возрастает у пациентов, которые:
- ранее страдали тромбозом глубоких вен;
- перенесли операцию;
- болеют или болели раком.

Пневмоторакс. Это патология, при которой воздух скапливается в плевральной полости. Чаще всего возникает при тяжелой травме ребер, грудины или позвоночника с внутренним повреждением легких, из которых воздух и попадает в полость грудной клетки. Пневмоторакс сопровождается болью в груди на высоте вдоха, снижением артериального давления, одышкой и приступами сухого кашля.
Легочная гипертензия. Патология характеризуется высоким давлением в легочных артериях. Это повышает сопротивление – правым отделам сердца приходится усиленно работать, чтобы вытолкнуть кровь. Легочная гипертензия вызывает торакалгию, которые по характеру похожа на приступ стенокардии.
Бронхиальная астма. Острый приступ бронхоспазма (сужения бронхов) сопровождается затруднением дыхания, хрипами со свистом, влажным кашлем и болями в груди.
Причины боли в груди: желудочно-кишечные заболевания
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ). Недуг появляется из-за дефекта пищеводного сфинктера, в результате чего пища и соляная кислота из желудка проникает в пищевод. Кислотный рефлюкс вызывает изжогу в груди, отрыжку кислым и кислый привкус во рту. Болезнь провоцируется ожирением, курением, острой пищей и малоподвижным образом жизни. Боль в груди возникает потому, что пищевод тесно прилегает к сердцу – раздражение передается к органам груди по нервной системе
Кислотный рефлюкс вызывает изжогу в груди, отрыжку кислым и кислый привкус во рту. Болезнь провоцируется ожирением, курением, острой пищей и малоподвижным образом жизни. Боль в груди возникает потому, что пищевод тесно прилегает к сердцу – раздражение передается к органам груди по нервной системе
Гиперсенситивный рефлюксный синдром (гиперсенситивный пищевод). Патология сопровождается повышенной чувствительностью к химическим веществам и механическому движению пищи. Нарушается обработка нервных сигналов: чувствительность усиливается при малейшем давлении или контакте с едой, вплоть до возникновения болей в груди.
Дискинезия пищевода. Болезнь характеризуется нарушением моторики пищевода. При этом пища к желудку передвигается медленнее, а в самом пищеводе повышается давление. Это приводит к грудным болям.
Перфорация пищевода. Характеризуется внезапной острой болью за грудиной, которая обычно появляется после рвоты или поступления большого объема пищи. Может привести к разрыву пищевода.
Пептические язвы. Это дефекты слизистой оболочки желудка или двенадцатиперстной кишки. Они провоцируются алкоголем, острой и жирной пищей, психоэмоциональными стрессами и большими дозами обезболивающих лекарств (ибупрофен, аспирин, анальгин, диклофенак). Боль при пептических язвах передается из желудка и кишечника в грудную клетку.
Грыжа пищевода. Это патологическое выпадение части желудка в просвет пищеводной трубки. В большинстве случаев протекает без проявлений, однако периодически вызывает симптомы рефлюкса, изжогу и боль в грудине, которая становится сильнее, если лежать на спине.
Панкреатит. Из-за воспаления поджелудочной железы возникает боль в верхней и средней части живота, которая распространяется на грудную клетку. Боль усиливается, если прилечь на спину или наклониться вперед, при рвоте и физических нагрузках.
Патологии желчного пузыря. После приема жирной пищи вы ощущаете тяжесть в правом подреберье и нижней части живота? Если это так, грудная боль может возникать из-за болезней желчного пузыря. При наличии любых вышеописанных симптомов следует обращаться к гастроэнтерологу.
При наличии любых вышеописанных симптомов следует обращаться к гастроэнтерологу.
Причины боли в груди: проблемы с костями, мышцами или нервами
Торакалгия возникает из-за повреждения грудной клетки в результате травм, после ударов и чрезмерной нагрузки мышц.
Проблемы с ребрами. Перелом ребра может вызвать сильную торакалгию, которая усиливается во время вдоха, кашле и чихании. Часто боль ограничена одной областью и обостряется при нажатии. Перелом может спровоцировать артрит в суставе между ребром и грудиной. Это вызовет болевой синдром.
Мышечный спазм. Мускулы могут воспалиться или повредиться, могут растянуться связки. Это рефлекторно сокращает мышцы груди, а сильное и длительное мышечное сокращение вызывает боль.
Опоясывающий лишай. Возникает, когда организм инфицируется вирусом опоясывающего лишая. Болезнь вызывает острую торакалгию, которая идет вдоль пораженного нерва. Появление сыпи через несколько дней после возникновения болей подтверждает диагноз Опоясывающий лишай: отвечаем на частые вопросы о заболевании опоясывающего лишая.
Другие возможные причины боли в груди
Неприятные ощущения и торакалгия могут вызываться повышенной тревогой, страхом или панической атакой. Дополнительные симптомы: головокружение, потливость, дезориентация, одышка, учащенное сердцебиение, дрожание рук, покалывание и онемение некоторых частей тела.
Когда обращаться к врачу по поводу боли в груди
Вызовите скорую по номеру 103, если боль в груди:
- жгучая, острая и давящая, длится дольше 15 минут и не снимается приемом таблетки нитроглицерина;
- распространяется на челюсть, левую конечность, спину или левую лопатку;
- появляется внезапно и вызывает трудности в дыхании;
- вызывает спутанность сознания и повышенное потоотделение;
- сопровождается быстрым падением артериального давления;
- сопровождается замедлением частоты сердечных сокращений;
- возникает при лихорадке, кашле с выделением слизи зеленого цвета, нарушенном глотании.
Если вы не знаете о происхождении болей в груди, которая длится дольше 2 недель и не проходит после изменения диеты, приема обезболивающих и умеренной физической активности, обратитесь к врачу для консультации.
Главные минусы и плюсы КТ при коронавирусе
Российские врачи говорят об очередном побочном эффекте пандемии коронавируса – КТ-истерии, которая началась в обществе. Практически все пациенты, у которых появились даже незначительные симптомы ОРВИ, требуют направить их на компьютерную томографию легких, а если не получают направления, записываются в платные центры. С одной стороны, растет суммарная доза облучения, с другой — повальная диагностика иногда приводит к выявлению заболеваний, совсем не связанных с COVID-19.
В условиях, когда даже ведущие специалисты признают, что каждый второй анализ ПЦР дает ложноположительный или ложноотрицательный результат, лучевая диагностика, конечно, играет важную роль в диагностике пневмонии. И КТ в последние месяцы стала одним их самых ходовых исследований.
В городских КТ-центрах пациенты сидят (а иногда и лежат) в очередях по несколько часов, в частных приемы расписаны на несколько дней вперед. Люди, подозревающие, что вирус попал к ним в легкие, стремятся сделать КТ во что бы то ни стало, даже если у них нет ни кашля, ни одышки, ни боли в груди, ни, порой, температуры.
Люди, подозревающие, что вирус попал к ним в легкие, стремятся сделать КТ во что бы то ни стало, даже если у них нет ни кашля, ни одышки, ни боли в груди, ни, порой, температуры.
С другой стороны, подчеркивают специалисты, выявление поражения легких в 6 или 15% никак не повлияет на тактику лечения. Главный специалист по лучевой диагностике Минздрава России Игорь Тюрин подчеркивает, что течение заболевание часто совершенно не зависит от того, выявили ли у пациента на КТ пневмонию или нет: «Это, конечно, не касается пациентов с очевидной тяжелой дыхательной недостаточностью. А вот из любопытства КТ делать нельзя, также как нельзя выполнять это исследование для профилактики, как сегодня стремятся сделать его те, у кого кто-то заболел дома».
«COVID-19 – это не только нарушение обоняния, высокая температура, слабость, кашель и затруднение дыхания, но ещё и панический страх. Страх, вызванный вполне объективными причинами и многократно усиленный всеобщей истерией. Компьютерная томография становится золотым стандартом диагностики, при том что изменения на ней неспецифичны и в тактике действий ничего не меняют, а облучение вполне реальное и совсем небезопасное», – считает известный доктор Павел Бранд.
Компьютерная томография становится золотым стандартом диагностики, при том что изменения на ней неспецифичны и в тактике действий ничего не меняют, а облучение вполне реальное и совсем небезопасное», – считает известный доктор Павел Бранд.
Доктор-кардиолог, врач красной зоны, доцент лечебного факультета Сеченовского университета Антон Родионов призывает людей не делать КТ самостоятельно: «Могу только повторить вслед за коллегами, что лечат не КТ, а больного. А изменения на КТ не влияют на тактику лечения».
«КТ нужно проводить, когда у пациента COVID-19 средней и тяжелой степени, – считает врач «красной зоны», кардиолог, профессор ФГБУ НМИЦ Кардиологии МЗ РФ Игорь Сергиенко. – Нельзя не сказать, что уже само посещение КТ-центров опасно тем, что можно заразиться новым коронавирусом, а массовые визиты туда здоровых людей ускоряют распространение пандемии. Очень важно, что КТ при коронавирусной инфекции не имеет специфических признаков – любая другая вирусная пневмония будет выглядеть также. И медицинские выкладки про проценты поражения легких и матовое стекло немного от лукавого. Главное –не проценты, а состояние пациента. Данные КТ иногда нужны для выработки тактики лечения о возможности подключения кислорода и (иногда) для подключения антибиотиков (это один из пунктов помощи врачу для постановки диагноза)».
И медицинские выкладки про проценты поражения легких и матовое стекло немного от лукавого. Главное –не проценты, а состояние пациента. Данные КТ иногда нужны для выработки тактики лечения о возможности подключения кислорода и (иногда) для подключения антибиотиков (это один из пунктов помощи врачу для постановки диагноза)».
Впрочем, есть и другие аргументы. Как рассказал «МК» руководитель отдела радионуклеидной диагностики ФГБУ НМИЦ Кардиологии МЗ РФ Владимир Сергиенко, при получении и положительного ПЦР на вирус он все же рекомендовал бы пройти КТ-исследование: «COVID-19 в ряде случаев развивается неожиданно и молниеносно, и человек может за день-два погибнуть. Если говорить о лучевой нагрузке, которую несет за собой это исследование легких, то она вполне стандартная, около 8 миллизивертов (примерно такую же нагрузку человек получает при перелете самолетом на расстояние 2 тысяч километров – Авт.). В этих ситуациях мы уже даже перестали говорить о каких-то нагрузках. Конечно, это не говорит о том, что КТ можно делать по десять раз в год, нет, ни в коем случае! Но два-три раза в год вполне допустимо. Что касается COVID-19, то КТ обычно делается дважды – второй раз для контроля. Дважды в месяц – это вполне нормально, а вот три – уже перебор. В любом случае это должен решать исключительно врач, который занимается больным, а не сам пациент».
Конечно, это не говорит о том, что КТ можно делать по десять раз в год, нет, ни в коем случае! Но два-три раза в год вполне допустимо. Что касается COVID-19, то КТ обычно делается дважды – второй раз для контроля. Дважды в месяц – это вполне нормально, а вот три – уже перебор. В любом случае это должен решать исключительно врач, который занимается больным, а не сам пациент».
Тем временем другие врачи стали говорить и об обратной стороне КТ-истерии россиян: благодаря такому массовому скринингу легких, рак легких стали чаще обнаруживать на ранних стадиях. «Пока рано говорить о каких-то тенденциях, но количество случайных находок раннего рака стало гораздо больше», – отметил в разговоре с обозревателем «МК» специалист-онколог.
За время пандемии врачи стали выявлять и другие, не связанные с коронавирусом патологии органов грудной клетки. «Огромное количество людей ходят на КТ для психотерапии своей COVID-тревоги, – рассказывает в своей соцсети невролог Ойбек Тургунхужаев — Неизменно они говорят: «Тесты эти ваши — неточные. А вот КТ – это да. Матовое стекло. Про это стекло теперь знают все. В большинстве случаев ответственные врачи с раздражением реагируют на подобные хождения пациентов на КТ легких без соответствующего направления врача. Но иногда исследование может дать интересную находку, о которой ты и думать не думал на приеме».
А вот КТ – это да. Матовое стекло. Про это стекло теперь знают все. В большинстве случаев ответственные врачи с раздражением реагируют на подобные хождения пациентов на КТ легких без соответствующего направления врача. Но иногда исследование может дать интересную находку, о которой ты и думать не думал на приеме».
Доктор рассказал об одном пациенте, которые несколько лет жаловался на боли в спине, ему назначали даже иглорефлексотерапию и мануальную терапию, но боли не отступали. А потом пациент самостоятельно сделал КТ легких (в связи с ковид-тревогой, просто так). Матовых стекол у него не нашли, на чем он успокоился. Однако КТ показал аневризму грудной аорты, которая была найдена случайно.
Такие случаи, впрочем, крайне редки. «И, конечно, они не могут быть основанием для включения КТ в методы массового скрининга населения, — заявил «МК» Игорь Сергиенко. – Мы не можем рекомендовать этот метод поголовно всем, как, например, измерение уровня холестерина. Для КТ нужны четкие показания, и боль за грудиной без других симптомов показанием не является, для начала врач должен дифференцировать эту боль, а потом решать, какие дополнительные исследования нужны пациенту».
Для КТ нужны четкие показания, и боль за грудиной без других симптомов показанием не является, для начала врач должен дифференцировать эту боль, а потом решать, какие дополнительные исследования нужны пациенту».
Доктор Павел Бранд, тем временем, считает, что сегодня люди не слышат разумных объяснений, поэтому ввести КТ в список методов, выполняемых строго по назначению врача: «Боюсь только, что при таком раскладе народ ещё больше впадёт в панику и начнёт брать отделения лучевой диагностики штурмом. Неизвестность страшит больше коронавируса».
Ссылка на публикацию: Московский комсомолец
Как отличить сердечное заболевание от других
Многие люди испытывают боли в груди необязательно по причине какой-либо сердечной болезни. Часто это происходит из-за другого недуга..gif) Если болит сердце, это может быть вызвано заболеваниями опорно-двигательного аппарата, дыхательными, пищеварительными и иными болезнями. Однако, поставить точный диагноз может лишь врач, проведя обследование больного.
Если болит сердце, это может быть вызвано заболеваниями опорно-двигательного аппарата, дыхательными, пищеварительными и иными болезнями. Однако, поставить точный диагноз может лишь врач, проведя обследование больного.
Но любой человек, у которого наблюдались подобные признаки, должен понимать, если болит сердце что делать и как распознать, что это действительно сердечный недуг. Это необходимо знать, чтобы при некоторых серьезных патологиях своевременно обратиться к специалисту. Признаки недуга могут отличаться, обязательно нужно научиться распознавать их. Самое основное — следует различать сердечные и несердечные боли. С этой целью нужно знать, какова длительность, интенсивность приступа. Помимо этого, желательно иметь сведения о других заболеваниях, симптомы которых аналогичны сердечным.
Первые симптомы сердечного приступа
Дискомфортные ощущения в груди могут появится по различным причинам. Чтобы понять, что болит сердце, желательно узнать несколько характерных симптомов. Далеко не всегда приступы сопровождаются неприятными ощущениями. Одновременно с этим люди с другими недугами сетуют на то, что им тяжело дышать, болит в левой части груди. Но все это не является следствием кардиологических болезней.
Далеко не всегда приступы сопровождаются неприятными ощущениями. Одновременно с этим люди с другими недугами сетуют на то, что им тяжело дышать, болит в левой части груди. Но все это не является следствием кардиологических болезней.
Самые ранние признаки, которые говорят о том, что работа мотора человеческого организма нарушена, чаще всего появляются на несколько месяцев, а то и лет до первого приступа. Поэтому каждый должен знать, как и где болит сердце. Ранние признаки болезни, которые должны насторожить, таковы:
- Болезненные ощущения за ребрами. Они отдают в спину, руку, шею, зубы. Чаще всего затронута левая сторона. Одновременно с тем бывает одышка, тошнота, повышенная потливость.
- Дискомфорт после физической активности, стрессов, который исчезает после отдыха либо таблетки нитроглицерина.
- Одышка появляется даже при умеренной нагрузке, несложной работе, во время еды и даже в лежачем положении.
 Перед началом приступа пациент может сидя спать или страдать от бессонницы.
Перед началом приступа пациент может сидя спать или страдать от бессонницы. - Сильная усталость от привычных дел может начаться задолго до первого приступа.
- У представителей сильного пола иногда развивается эректильная дисфункция за нескольких лет до постановки диагноза ИБС.
- Отечность. Этот симптом считается самым основным свидетельством нарушений сердечной работы. Сначала отеки практически незаметны, со временем становятся больше. Это заметно, когда человек снимает обувь или кольца с пальцев. Если наблюдаются отеки, следует обратиться к специалисту и пройти обследование.
- Остановка дыхания во время ночного сна, а также храп. Эти признаки свидетельствуют о предрасположенности к приступу сердечной болезни.
Признаки коронарных заболеваний
1. Инфаркт миокарда
Сердечные приступы протекать могут по-разному и то, как болит сердце, симптомы у женщин и мужчин в разных ситуациях моет быть различным. В случае инфаркта миокарда все происходит приблизительно так:
- Появляется чувство тяжести, болит в центральной части груди, руке.

- Дискомфорт распространяется на левую руку, шею, горло, нижнюю челюсть.
- Кружится голова, появляется потливость, кожа бледнее, тошнит.
- В животе возникает чувство тяжести, в груди жжет.
- Тревожное состояние, слабость.
- Учащенный пульс.
Течение инфаркта может быть иным. Признаки иногда совсем отсутствуют. Иногда больной говорит, что испытывает дискомфорт в груди, иногда подобные симптомы отсутствуют и процесс может протекать безболезненно. Признаки обширного инфаркта: одышка, синева губ, и т.д. очень похожи на симптомы острой сердечной недостаточности.
Продолжительность подобного приступа приблизительно тридцать минут. Нитроглицерин не помогает совсем.
2. Ишемия
Основное проявление ИБС — приступы стенокардии. При этом происходят боли в сердце, симптомы у женщин и мужчин одинаковы. Среди них:
- учащенное сердцебиение;
- одышка;
- нарушения работы сердца;
- непостоянный пульс;
- кружится голова, тошнит;
- слабость, потливость.

При ишемической болезни пациенты говорят о том, у них жжет, давит в груди. Возникает чувство переполнения. Часто неприятные ощущения передаются в руку, шею, горло. Чаще всего наблюдаются при физической активности, стрессе и прекращаются, когда человек остается в покое.
При стенокардии покоя боли в сердце, причины которых различны, появляются в любое время, даже ночью. Подобная форма считается неблагоприятной.
Воспалительные сердечные заболевания
1. Перикардит
Перикардит — воспаление наружной сердечной оболочки, основным симптомом которого является тупая боль в области сердца. Болит обычно в центре груди, в некоторых случаях отдает в руку, спину, шею. При глотании, кашле и т.д. дискомфорт усиливается. В положении лежа становится хуже, сидя — лучше. Хотя характер болезненности обычно тупой и ноющий, в некоторых случаях она бывает острой. Перикардит также характерен учащенным сердцебиением.
2. Миокардит
Воспаление миокарда — одна из причин, почему болит сердце, на это жалуется примерно 90 процентов людей. Ее форма может быть различной, она появляется вне зависимости от физических нагрузок, но через некоторое время после этого может стать сильнее. Нитроглицерин не помогает.
Ее форма может быть различной, она появляется вне зависимости от физических нагрузок, но через некоторое время после этого может стать сильнее. Нитроглицерин не помогает.
Заболевания клапанов сердца
Если в наличии болезнь клапанов, о ее серьезности невозможно судить по симптомам. Пациент может ни на что не жаловаться и при этом находиться в тяжелом состоянии. Основные симптомы:
- Одышка, которая наблюдается не только при высокой нагрузке, но даже во время самых привычных дел и в лежачем положении;
- Дискомфортные ощущения в груди при нагрузке, дыхание на холодном воздухе;
- Слабость, головокружение;
- Нарушение сердечного ритма. Это, в частности, неравномерный пульс, частое сердцебиение, нарушения в работе сердца.
Подобная патология нередко приводит к сердечной недостаточности. Тогда появляются следующие симптомы: отекают ноги, вздувается жиаот, увеличивается масса тела.
Кардиомиопатия
Почти все люди, у которых есть такая патология, жалуются на болезненные ощущения. С развитием заболевания то, как болит сердце, симптомы меняются. В первое время боль длительная, не зависит от физической активности, нитроглицерин не помогает. Чувствуется в различных местах. Далее она носит спонтанный либо приступообразный характер после нагрузки и чаще всего проходит после приема таблетки нитроглицерина. Ее характер бывает различным, локализация у нее точная, но иногда она распространяется по большой площади. Нитроглицерин помогает не всегда.
С развитием заболевания то, как болит сердце, симптомы меняются. В первое время боль длительная, не зависит от физической активности, нитроглицерин не помогает. Чувствуется в различных местах. Далее она носит спонтанный либо приступообразный характер после нагрузки и чаще всего проходит после приема таблетки нитроглицерина. Ее характер бывает различным, локализация у нее точная, но иногда она распространяется по большой площади. Нитроглицерин помогает не всегда.
Аритмия
Отмечается несколько видов аритмий. Для них характерны изменения сердечного ритма. Есть несколько разновидностей недугов, при которых отмечаются сердечные боли, отдающие в левую руку.
Сердечные пороки
Эти заболевания могут быть приобретенными или унаследованными. Долгое время они могут никак о себе не говорить. Иногда болит сердце, что делать, должен подсказать врач. Такая боль обычно носит ноющий, режущий или колющий характер. Сопровождается повышенным давлением.
Пролапс митрального клапана
Ноющие или давящие болевые ощущения, появляющиеся слева, не вызываются физической активностью.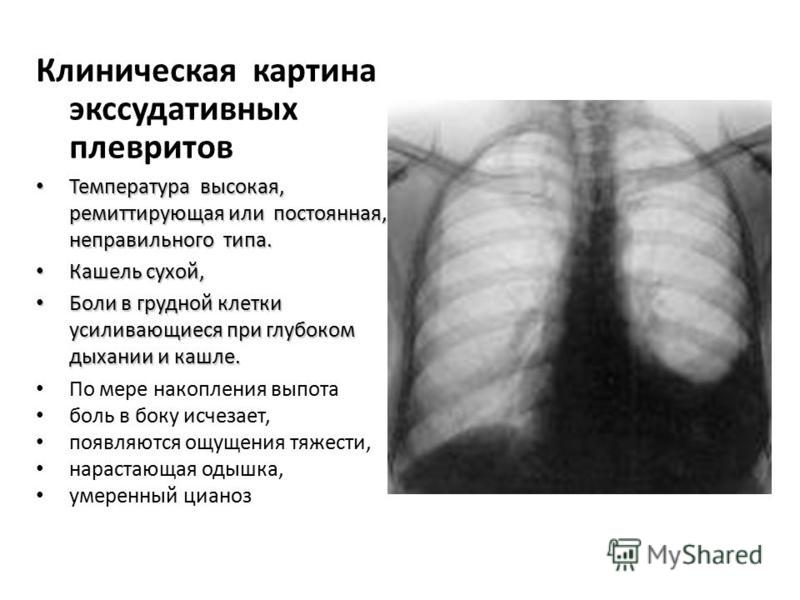 Они не прекращаются после приема нитроглицерина. Помимо того, утром и вечером могут отмечаться головокружения, учащенное сердцебиение, болеть голова. Возможна одышка, предобморочное состояние.
Они не прекращаются после приема нитроглицерина. Помимо того, утром и вечером могут отмечаться головокружения, учащенное сердцебиение, болеть голова. Возможна одышка, предобморочное состояние.
Стеноз аорты
При подобном заболевании наблюдается давящее ощущение в груди. Отмечается сильное сердцебиение, слабость, утомляемость, одышка при физической активности. Со временем добавляется одышка во время ночного сна, головокружения. Если внезапно изменить положение тела, может случиться обморок. Возможны приступы астмы и стенокардии.
Тромбоэмболия артерии легкого
Это весьма серьезное состояние, при которой нужна неотложная помощь. Первый признак заболевания — колющая боль в области сердца, которая становится сильнее при вдохе и не отдается в другие места. У пациента синеет кожа, снижается АД, появляется одышка, учащенное сердцебиение. Нитроглицерин не действует.
Патологии аорты
Внезапные, очень сильные болевые распирающие ощущения в груди становятся следствием расслоения аорты. Они иногда столь мучительны, что человек может потерять сознание. Больной нуждается в неотложной медицинской помощи.
Они иногда столь мучительны, что человек может потерять сознание. Больной нуждается в неотложной медицинской помощи.
Если имеется аневризма аорты, наблюдается ноющая или пульсирующая боль в сердце, что делать должен решить специалист. Если происходит разрыв аневризмы, боль становится невыносимой. Если не принять мер, может случиться летальный исход.
Несердечные заболевания
1). Межреберная невралгия. Многие люди, ощущающие подобную боль в области сердца, принимают ее за сердечную. Однако, в действительности они отличаются. При невралгии болевые ощущения носят острый, колющий характер. Они усиливаются при кашле, глубоком дыхании, резких поворотах тела и т.д. Это может довольно скоро пройти, иногда боль длится несколько часов. Пациент может точно определить место неприятных ощущений, оно расположено между правыми ребрами. В случае стенокардии человек испытывает жгучее, ломящее чувство, которое не проходит при изменении положения туловища. Точного места определить невозможно.
2). Остеохондроз. Это заболевание достаточно прост принять за стенокардию. Человек уверен, что у него болит сердце, симптомы следующие: происходит онемение левой руки, при движении становится больнее. Особенно все это похоже на стенокардию, когда приступ случается во время ночного сна. Основное отличие — нитроглицерин не действует.
3). Болезни ЦНС. В подобной ситуации пациенты нередко обращаются с жалобами. Однако, симптомы бывают различными. Это может быть регулярная, кратковременная, острая или ноющая боль в области сердца. Неврозы, как правило, характеризуются разнообразными вегетативными нарушениями. Человек может испытывать тревожное чувство, у него появляется бессонница или, напротив, повышенная сонливость. Руки мерзнут или холодеют, начинает болеть голова, многое другое. Часто пациенты, страдающие неврозами, обращаются с жалобами, рассказывая о многочисленных симптомах, которых в действительности не испытывают. А «сердечники» весьма сдержанно делятся своими ощущениями. Иногда сложно понять, что у больного — ИБС или кардионевроз, так как кардиограмма изменений не показывает.
Иногда сложно понять, что у больного — ИБС или кардионевроз, так как кардиограмма изменений не показывает.
4). Нарушения функционирования желудочно-кишечного тракта. Однако, в данном случае боли в сердце симптомы имеют несколько иные. Они продолжаются дольше, при этом человека тошнит, рвет, у него появляется изжога. Интенсивность обусловлена приемом еды. Нередко симптомы острого панкреатита схожи с инфарктом миокарда. Иногда обострения заболеваний желчного пузыря отдают в левую половину груди и создается впечатление, что боли в сердце. Чтобы понять, в чем проблема, следует принять спазмолитики. Если наступило облегчение, значит у больного есть заболевания ЖКТ.
5). Легочные болезни. Болевые ощущения, похожие на сердечные, иногда появляются при воспалении легких. Такое может быть и при плеврите. Но в этом случае боль острая, усиливающаяся при вдохах и кашле.
Что предпринять?
Каждый человек, почувствовавший в груди болезненные ощущения, думает, что ему далее делать. Если есть предположения, что болит сердце, нужно предпринимать неотложные меры. Ведь причина может быть серьезной, в частности инфаркт миокарда или приступ стенокардии. Поэтому делать нужно следующее:
Если есть предположения, что болит сердце, нужно предпринимать неотложные меры. Ведь причина может быть серьезной, в частности инфаркт миокарда или приступ стенокардии. Поэтому делать нужно следующее:
- Следует успокоиться и сесть. Стрессовое состояние лишь ухудшит положение.
- Нужно постараться принять другое положение. Если после этого наступает облегчение, есть вероятность того, что причина в другом. Если же болезненные ощущения увеличиваются, появляется давящая боль в области сердца, есть риск того, что это стенокардия.
- Рекомендуется открыть доступ свежему воздуху и отворить окно.
- Чтобы дыхание не было стеснено, нужно сделать одежду свободнее, расстегнуть воротник
- При подозрении на стенокардию нужно взять таблетку нитроглицерина и положить ее под язык. Если в течение четверти часа облегчение не пришло, нужно взять еще одну таблетку. Следует позвонить и вызвать неотложную помощь. При инфаркте лекарство не действует.
В заключение
Если даже боль в области сердца, причины которой должен установить специалист, прошла, нужно в ближайшее время сходить в больницу и обследоваться. Самолечение недопустимо.
В Нижнем Новгороде вы можете пройти профилактическое обследование в «Дорожной клинической больнице», где работают профессионалы своего дела.
боли в груди и затрудненный вдох – это не обязательно пневмония
При вирусной пневмонии кашель наблюдается в редких случаях, мокрота практически не выделяется, рассказала пульмонолог
НУР-СУЛТАН, 13 июл – Sputnik. Боли в груди, межлопаточной области и проблемы с дыханием не обязательно означают пневмонию, сообщила главный внештатный пульмонолог Алматы Сауле Касенова.
«Я хотела обратить внимание наших пациентов. Боли, которые они ощущают в межлопаточной области, в груди, затрудненный вдох – клинические проявления коронавирусного поражения легких. Это не значит, что у вас обязательно развилась пневмония или пневмонит, как мы сейчас пытаемся говорить. Это свидетельствует о том, что процесс уже не в верхних дыхательных путях, а спустился в нижние дыхательные пути — бронхи и легкие. Наличие симптома подтверждает поражение нижних дыхательных путей», — сказала Касенова.Почему разнятся протоколы лечения COVID-19 в РФ и Казахстане
Также она рассказала, чем отличаются вирусная и бактериальная пневмония.
«При вирусной пневмонии, которую мы видим у наших пациентов, кашель очень редкий. Если есть, то сухой. Мокрота практически не выделяется, она белого цвета. Вирусное поражение легких, которое мы наблюдаем в условиях пандемии коронавируса, это не бактериальная пневмония. Мы почти ежедневно обсуждаем с коллегами-пульмонологами, инфекционистами, что, возможно, термин придется менять», — ответила Касенова.
При бактериальной пневмонии пациенты жалуются на кашель с выделением желтой, гнойной мокроты и боли в груди, добавила она.
Пора прекратить эти игры: казахстанский нейрохирург о статистике по больным COVID-19
Ранее завотделением нейрохирургии Центральной клинической больницы (бывшая Совминка) Мынжылкы Бердихождаев призвал относить случаи заболевания атипичной пневмонией в статистику больных коронавирусом.
За первую неделю июля в Казахстане было зарегистрировано 56 809 случаев пневмонии. Министр здравоохранения Алексей Цой сообщал, что более 39 тысяч случаев – неуточненные вирусные пневмонии, которые имеют схожее течение с COVID-19.
Межреберная невралгия — цены на лечение, симптомы и диагностика межреберной невралгии в «СМ-Клиника»
Лечением данного заболевания занимается НеврологНужна дополнительная информация?
Спасибо за обращение.
Ваша заявка принята. Наш специалист свяжется с Вами в ближайшее время
Нужна дополнительная информация?
Не нашли ответ на свой вопрос?
Оставьте заявку и наши специалистыпроконсультируют Вас.
Спасибо за обращение.
Ваша заявка принята. Наш специалист свяжется с Вами в ближайшее время
Спасибо за обращение.
Ваша заявка принята.
Наш специалист свяжется с Вами в ближайшее время
Описание заболевания
Межреберная невралгия является патологическим состоянием, при котором происходит поражение нерва, локализующегося между двумя ребрами грудной клетки. При этом больной начинает чувствовать приступы интенсивной боли или жжения в области груди. Зачастую боль становится настолько острой и нестерпимой, что значительно мешает человеку вести привычный образ жизни.Патологию нередко путают с проявлениями болезней сердца и других внутренних органов, в связи с чем, к неврологу обращаются уже на запущенных стадиях. Однако необходимо понимать, что при отсутствии своевременного лечения межреберная невралгия осложняется воспалением нерва и атрофией мышц. Именно поэтому больному следует прийти на консультацию к опытному специалисту еще при появлении первых симптомов патологии нервов.
Симптомы
Основное проявление межреберной невралгии – ярко выраженная боль в грудном отделе. При этом болезненность может локализоваться только на месте пораженного нерва или распространяться на всю грудную клетку (при поражении сразу нескольких межреберных нервов). Характер боли острый, жгучий. Болевой синдром может быть постоянным либо стихающим в покое и резко усиливающимся при кашле, сильном вдохе, смехе и любых других движениях грудной клетки.Помимо этого для межреберной невралгии характерны следующие симптомы:
- чувство жжения в мышцах и на коже в месте пораженного нерва;
- частичная или полная потеря чувствительности небольшого участка грудной клетки, плеча, лопатки или шеи;
- онемение, покалывание или мурашки в зоне иннервации пораженного нерва;
- скованность мышц;
- ощущение жара, повышенная потливость;
- изменение цвета кожи в области поражения (покраснение или побледнение).
Симптомы межреберной невралгии мучительны, однако они не могут угрожать жизни человека, в отличие от схожих с ними проявлений сердечного приступа. Отличить одно состояние от другого может только квалифицированный специалист.
Причины
Невралгия может являться одним из проявлений других патологий, а может быть самостоятельно протекающим заболеванием. В первом случае межреберная невралгия возникает при болезнях тканей и органов в месте прохождения нерва. Частые причины развития патологического состояния – смещение костей или нарушения осанки (сколиоз, кифоз и др.). В некоторых случаях невралгия является симптомом серьезного нарушения в работе организма.Другие причины возникновения болезни:
- Переохлаждение организма. Из-за локально сниженной температуры происходит нарушение кровообращения и обмена веществ на определенном участке.
- Заболевания инфекционной природы, поражающие нервы или близлежащие к ним ткани. Из-за воспалительного процесса и отечности нерв сдавливается и возникает болевой синдром.
- Патологии костного скелета – переломы ребер, искривление позвоночника, остеохондроз, межпозвоночные грыжи, дефекты строения грудной клетки и т.д.
- Нарушения в сосудах, питающих нервы – их разрывы, расширение или, наоборот, сужение.
- Наличие новообразования. Опухоль может сдавливать нерв, провоцируя симптомы невралгии.
- Рассеянный склероз. Заболевание сопровождается разрушением миелиновой оболочки нерва.
- Ранее перенесенное хирургическое вмешательство в месте расположения нерва.
Диагностика
Так как симптомы межреберной невралгии могут быть сигналом о наличии ряда других болезней (в том числе сердечно-сосудистых), необходимо пройти комплексную диагностику у профильного специалиста – невролога.Самостоятельно определить патологию невозможно, так как обычно имеется сразу несколько возможных причин развития заболевания, и для определения истинной причины специалист должен обладать достаточным опытом работы, а клиника должна располагать хорошим лабораторным и инструментальным оснащением.
При первом посещении врач опрашивает пациента, изучает анамнез, затем проводит общий осмотр. Осмотр позволяет специалисту определить локализацию боли, выявить нарушение чувствительности, а также оценить защитную позу больного. Все это позволяет неврологу поставить предварительный диагноз и направить пациента на необходимые обследования с целью подтверждения выдвинутого предположения.
Методы диагностического обследования, применяемые в «СМ-Клиника»:
- КТ или МРТ – высокоинформативные методы инструментальной диагностики, позволяющие получить послойные изображения тканей и анатомических структур организма. Исследование назначается для определения месторасположения нервов, наличия новообразований и признаков разрушений в миелиновой оболочке нервов.
- ЭКГ – высокоточный метод исследования активности сердечной мышцы. Диагностика назначается с целью исключения сердечно-сосудистых патологий (симптомы могут быть схожи с проявлениями невралгии).
- УЗИ сердца и органов брюшной полости – ультразвуковое сканирование, позволяющее исключить наличие в органах патологий, способных проявлять себя схожими с невралгией симптомами.
Помимо этого могут потребоваться и другие методы исследования, первично не связанные с патологией нервов. Например, гастроскопия – методика, исследующая функционирование желудка и наличие в нем патологических процессов, вызывающих болевой синдром.
Лечение
Оценив результаты проведенных исследований, врач подбирает наиболее эффективные способы лечения, включающие медикаментозную терапию и физиопроцедуры.Медикаментозное лечение включает в себя:
- миорелаксанты, позволяющие снять спазм в мышцах;
- нейропротекторы, направленные на защиту нервных клеток;
- хондропротекторы, помогающие уберечь хрящевую ткань от разрушения.
Усилить эффективность медикаментозной терапии помогут методы физиотерапевтического воздействия:
- Лазеротерапия. Воздействие лазером усиливает кровообращение, снимает спазмы и воспаление, обладает обезболивающим и регенеративным действием.
- Магнитотерапия. Лечение магнитом позволяет стимулировать обменные процессы в организме, улучшить кровоснабжение нужного участка, снять мышечный тонус, уменьшить боль.
- УВЧ. Ультравысокочастотная терапия помогает активировать клеточную реакцию и укрепить защитные свойства организма. После проведения процедуры пациент отмечает уменьшение выраженности болевого синдрома.
- ДДТ. Диадинамический ток активирует местный иммунитет, усиливая кровообращение и лимфообращение.
- Электрофорез. Во время процедуры лекарственные препараты вводятся непосредственно через кожу, ускоряя наступление эффекта.
Справиться с межреберной невралгией можно в многопрофильном медицинском холдинге «СМ-Клиника». У нас вас ждут квалифицированные специалисты с многолетним опытом работы в неврологии. Современное оснащение клиники и комфортная обстановка позволяют за короткие сроки устранить заболевание с максимальным комфортом для пациента. Доверяйте свое здоровье рукам профессионалов!
Наши преимущества:
Более 22 ведущих неврологов
Все специалисты
в одной клинике
Передовое медицинское оборудование
Гарантия качества обслуживания
Хотите, мы Вам перезвоним?
Спасибо за обращение.
Ваша заявка принята. Наш специалист свяжется с Вами в ближайшее время
Боль в грудины: что это такое?
Это повод для беспокойства?
Грудина, или грудина, соединяет две стороны грудной клетки вместе. Он находится перед многими основными органами, расположенными в груди и кишечнике, включая сердце, легкие и желудок. В результате многие состояния, которые не обязательно связаны с грудиной, могут вызывать боль в груди и в окружающей области.
Ваша первая реакция на боль в груди, особенно сильную или постоянную, может заключаться в том, чтобы подумать, что это сердечный приступ.Но во многих случаях боль в груди не имеет ничего общего с сердцем. Это особенно верно, если вам меньше 40 лет и у вас нет серьезных проблем со здоровьем или существующих заболеваний.
Боль в грудины на самом деле скорее вызвана состояниями, которые связаны с вашими мышцами, костями или пищеварительным трактом, чем с сердцем или самой грудиной.
Продолжайте читать, чтобы узнать о наиболее распространенных причинах боли в грудины и о том, когда вам следует обратиться к врачу.
Наиболее частой причиной боли в грудины является состояние, называемое костохондритом.Это происходит, когда воспаляется хрящ, соединяющий ребра с грудиной.
Симптомы реберно-хондрита включают:
- острые боли или ломота в области грудины
- боль или дискомфорт в одном или нескольких ребрах
- боль или дискомфорт, усиливающийся при глубоком кашле или глубоком вдохе
Костохондрит не всегда имеет конкретную причину, но чаще всего это результат травмы грудной клетки, перенапряжения из-за физической активности или состояния суставов, такого как остеоартрит.Костохондрит не является серьезным заболеванием и не должен вас беспокоить.
Обратитесь к врачу, если боль не проходит или у вас есть другие симптомы, которые могут указывать на более серьезное основное заболевание.
Состояние или травмы мышц и костей вокруг грудины также могут вызывать боль в грудины.
В том числе:
- сустава травмы
- ключицы (ключицы) травмы
- переломы грыж
- операции на грудине (например, операции на открытом сердце)
Это не только опорно-двигательного аппарата, которые могут сделать у вас болит грудина, но они одни из самых распространенных.
Травма грудино-ключичного сустава
Грудинно-ключичный сустав (SC-сустав) соединяет верхнюю часть грудины с ключицей (ключицей). Травма этого сустава может вызвать боль и дискомфорт в грудины и в верхней части груди, где этот сустав находится.
Общие симптомы травмы этого сустава включают:
- ощущение слабой боли или ломоту и отек в области верхней части груди и ключицы
- слышимость хлопков или щелчков в области сустава
- ощущение скованности вокруг сустава или невозможность для полного перемещения плеча
Травма ключицы
Ключица напрямую связана с грудиной, поэтому травмы, вывих, переломы или другие травмы ключицы могут повлиять на грудину.
Общие симптомы травмы ключицы включают:
- синяки или шишки в области повреждения ключицы
- сильная боль при попытке поднять руку вверх
- припухлость или болезненность в области ключицы
- хлопки, щелчки или скрежет при вы поднимаете руку
- ненормальное провисание плеча вперед
Перелом грудины
Перелом грудины может вызвать сильную боль, потому что ваша грудина участвует во многих движениях верхней части тела.Этот тип травм часто возникает в результате травм грудной клетки от удара тупым предметом. Примеры этого: затягивание ремня безопасности в автомобильной аварии или удар в грудь во время занятий спортом или других тяжелых физических нагрузок.
Общие симптомы включают:
- боль при вдохе или кашле
- затрудненное дыхание
- хлопки, щелчки или скрежет при движении руками
- припухлость и болезненность в области грудины
Растяжение мышц или грыжа
Вытягивание или напряжение мышцы груди может вызвать боль в области грудины.
Общие симптомы растянутой мышцы включают:
- боль вокруг растянутой мышцы
- дискомфорт при использовании пораженной мышцы
- синяк или болезненность вокруг пораженной мышцы
Грыжа также может вызывать боль в грудины. Грыжа возникает, когда орган толкается или вытягивается из области, где он обычно находится, в соседнюю часть тела.
Самый распространенный вид — грыжа пищеводного отверстия диафрагмы. Это происходит, когда ваш желудок продвигается мимо диафрагмы в грудную полость.
Общие симптомы грыжи пищеводного отверстия диафрагмы включают:
- частую отрыжку
- изжога
- проблемы с глотанием
- ощущение, будто вы слишком много ели
- рвота кровью
- стул черного цвета
Отъезд: Лечение растяжения мышц »
Ваша грудина находится прямо перед несколькими основными органами пищеварения. Состояния, которые влияют на пищевод, желудок и кишечник, могут вызывать боль в грудины.Изжога или кислотный рефлюкс после еды являются наиболее частыми желудочно-кишечными причинами боли в грудины.
Изжога
Изжога возникает, когда кислота из желудка попадает в пищевод и вызывает боль в груди. Обычно сразу после еды. Боль обычно усиливается, когда вы ложитесь или наклоняетесь вперед.
Изжога обычно проходит без лечения через короткое время.
Отъезд: советы после еды, чтобы облегчить изжогу »
Кислотный рефлюкс
Кислотный рефлюкс похож на изжогу, но происходит, когда желудочная кислота или даже то, что находится в вашем желудке, начинает беспокоить или стирать слизистую оболочку вашего пищевод.Это может быть частью хронического состояния, называемого гастроэзофагеальной рефлюксной болезнью.
Симптомы кислотного рефлюкса включают:
- жжение в груди
- необычный горький привкус во рту
- затруднение глотания
- кашель
- болезненность или охриплость горла
- ощущение комка в горле
Подробнее: Как предотвратить кислотный рефлюкс и изжогу »
Состояния, которые влияют на ваши легкие, дыхательное горло (трахею) и другие части вашего тела, которые помогают вам дышать, могут вызывать боль в грудины.
Плеврит
Плеврит возникает при воспалении плевры. Плевра состоит из ткани грудной клетки и вокруг легких. В некоторых случаях вокруг этой ткани может скапливаться жидкость. Это называется плевральный выпот.
Общие симптомы включают:
- резкую боль при вдохе, чихании или кашле
- ощущение, будто вам не хватает воздуха
- ненормальный кашель
- лихорадка (в редких случаях)
Бронхит
Бронхит возникает, когда воспаляются бронхи, по которым воздух попадает в легкие.Это часто случается при простуде или гриппе.
Боль, вызванная бронхитом, также может вызывать боль в грудине при вдохе и выдохе. Это может длиться недолго (острый бронхит) или перейти в длительное состояние (хронический бронхит) из-за курения или инфекций.
Общие симптомы бронхита включают:
- постоянный влажный кашель, вызывающий срыгивание слизи
- свистящее дыхание
- затрудненное дыхание
- боль или дискомфорт в груди
Симптомы гриппа или простуды, которые могут сопровождаться бронхитом, включают:
- высокая температура
- истощение
- насморк
- диарея
- рвота
Отъезд: 7 домашних средств от бронхита »
Пневмония
Пневмония возникает, когда ваши легкие заражаются вирусом или бактериями.
Общие симптомы пневмонии включают:
- затрудненное дыхание
- высокая температура
- постоянный кашель
Другие состояния, влияющие на желудочно-кишечный тракт или мышцы груди, могут вызывать боль в грудины.
Язва желудка
Язва желудка (пептическая язва) возникает, когда вы получаете язву на слизистой оболочке желудка или в нижней части пищевода.
Симптомы язвы желудка включают:
- боль в желудке, особенно натощак, которая реагирует на антациды
- чувство вздутия живота
- тошнота
- отсутствие аппетита
Паническая атака
Паническая атака возникает, когда вы внезапно почувствовать страх, как будто происходит что-то опасное или угрожающее, без реальной причины для страха.Часто это результат стресса или симптома психического расстройства, например генерализованного тревожного расстройства или депрессии.
Симптомы панической атаки включают:
- ощущение, что вот-вот должно произойти что-то плохое
- головокружение или легкомысленность
- проблемы с дыханием или глотанием
- потливость
- ощущение попеременно горячего и холодного
- спазмы в животе
- грудная клетка боль
Проверьте: 11 способов остановить паническую атаку »
Боль в грудины иногда может быть результатом сердечного приступа.Это гораздо менее вероятно, если вам меньше 40 лет или вы в целом здоровы. Они более вероятны, если вам больше 40 лет и у вас есть какое-либо заболевание, например сердечное заболевание.
Сердечный приступ опасен для жизни. Вам следует немедленно обратиться в отделение неотложной помощи, если у вас есть какие-либо симптомы, помимо боли в грудине, которые могут указывать на сердечный приступ, особенно если они появляются без какой-либо очевидной причины или если у вас ранее был сердечный приступ.
Симптомы сердечного приступа включают:
- боль в груди в средней или левой части груди
- боль или дискомфорт в верхней части тела, включая руки, плечо и челюсть
- чувство головокружения или головокружения
- затрудненное дыхание
- потливость
- тошнота
Чем больше у вас этих симптомов, тем выше вероятность сердечного приступа.
Немедленно обратитесь к врачу, если у вас есть симптомы сердечного приступа или симптомы, которые вызывают у вас резкую, постоянную боль, которая мешает вашей повседневной жизни.
Вам также следует обратиться к врачу, если у вас есть какие-либо из следующих симптомов:
- боль в груди и общая грудная клетка без очевидной причины
- потливость, головокружение или тошнота без какой-либо конкретной причины
- проблемы с дыханием
- боль распространяется от груди по всей верхней части тела
- стеснение в груди
Если вы испытываете другие симптомы, и они продолжаются более нескольких дней, поговорите со своим врачом.
Ваши следующие шаги зависят от того, какое заболевание может вызывать боль в грудины и насколько серьезным является состояние.
Возможно, вам просто необходимо принять безрецептурные обезболивающие или изменить свой рацион. Но вам может потребоваться длительное лечение, если основное состояние более серьезное. В некоторых случаях вам может потребоваться операция для лечения сердечного или желудочно-кишечного заболевания.
После того, как врач определит причину, он может разработать план лечения, который поможет облегчить симптомы и причины боли в грудины.
Костохондрит — симптомы, причины, тесты и лечение костохондрита — from WebMD
Что такое костохондрит?
Костохондрит — это воспаление областей, где верхние ребра соединяются с хрящом, удерживающим их на груди. Эти области называются реберно-хрящевыми соединениями. Заболевание вызывает боль в груди, но обычно безвредна и проходит без какого-либо лечения. Но к любой боли в груди у взрослых следует относиться серьезно, поэтому вам следует пройти обследование и обследование на сердечные заболевания.
Редкое состояние, называемое синдромом Титце, часто называют костохондритом, но это разные состояния. Вы можете определить разницу по следующему:
Синдром Титце обычно возникает внезапно, боль в груди распространяется на руки или плечо и длится несколько недель.
Синдром Титце вызывает опухоль в болезненной области (где встречаются ребра и грудина).
Причины костохондрита
Врачи не знают точно, почему возникает костохондрит, но знают что некоторые вещи могут к этому привести:
- Повторные незначительные травмы грудной стенки
- Чрезмерное использование рук
- Артрит.Костохондрит иногда может быть признаком остеоартрита, ревматоидного артрита, анкилозирующего спондилита или других состояний, влияющих на ваш хрящ.
- Опухоли. Они могут перемещаться из суставов и других частей тела и оседать в груди.
- Респираторные инфекции, вызываемые вирусами
- Бактериальные инфекции, особенно у людей, которые принимают препараты для внутривенного вливания или перенесли операцию в области верхней части грудной клетки
- Грибковые инфекции (в редких случаях)
Симптомы костохондрита
Обычно возникает боль в груди, связанная с реберно-хондритом после тренировки, незначительной травмы или инфекции верхних дыхательных путей.
- Острая боль в передней части груди, рядом с тем местом, где встречаются грудина и ребра, обычно с левой стороны. Это может распространиться на вашу спину или живот.
- Боль при глубоком вдохе или кашле. Становится лучше, когда вы перестаете двигаться или дыхание становится тише.
- Болезненность при нажатии на суставы ребер. Если у вас нет этой нежности, вероятно, у вас нет костохондрита.
- Если костохондрит возник из-за инфекции после операции, у вас будет покраснение, отек или гнойные выделения на месте операции.
Позвоните своему врачу, если у вас есть одно из следующего:
Обратитесь в отделение неотложной помощи больницы, если вам трудно дышать или если у вас есть что-либо из следующего. Обычно они не вызваны костохондритом:
- Высокая температура, которая не проходит с помощью жаропонижающих средств, таких как парацетамол или ибупрофен
- Признаки инфекции в болезненном месте, такие как гной, покраснение, усиление боли и отек
- Постоянная боль в груди любого типа, когда у вас также есть тошнота, потливость или боль в левой руке.Это могут быть признаки сердечного приступа. Если вы не уверены, что вызывает боль в груди, обратитесь в отделение неотложной помощи.
Факторы риска костохондрита
Костохондрит — частая причина боли в груди у детей и подростков. На его долю приходится от 10% до 30% всех болей в груди у детей. Ежегодно врачи регистрируют около 650 000 случаев боли в груди у людей в возрасте от 10 до 21 года. Пиковый возраст заболевания — 12-14 лет.
Дети, которые часто носят тяжелые сумки с книгами на одном плече, могут с большей вероятностью заболеть костохондритом.
У взрослых костохондрит чаще поражает женщин, чем мужчин (70% против 30%).
Диагностика костохондрита
Не существует специального теста для диагностики костохондрита. Чтобы исключить более серьезную причину боли в груди, связанную с сердцем или легкими, ваш врач, вероятно, начнет с таких тестов, как эхокардиограмма (ЭКГ), рентген грудной клетки и анализ крови на повреждение сердца, среди прочего.
Если результаты этих анализов вернутся в норму, они, вероятно, увидят, есть ли у вас болезненность в каком-либо из реберных суставов, обычно над четвертым-шестым ребрами.
Если вы перенесли операцию на грудины (груди) или у вас есть риск сердечных заболеваний, вам могут порекомендовать пройти тест, чтобы определить, является ли инфекция причиной боли в груди. Врачи будут:
- Искать признаки инфекции, такие как покраснение, отек, гной и дренаж на месте операции
- Порекомендовать более сложное визуальное исследование грудной клетки, называемое сканированием галлия, которое покажет увеличение радиоактивности. материал галлий
- Проверьте количество лейкоцитов в крови, чтобы определить, высокое ли оно и является ли оно признаком инфекции
- Порекомендуйте рентген грудной клетки, если пневмония может быть причиной боли в груди
Лечение костохондрита и домашние средства
Домашние средства от костохондрита
Эти домашние средства могут помочь при костохондрите:
- Безрецептурные обезболивающие, такие как нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен или напроксен, по мере необходимости
- Использование местного тепла или льда для облегчить боль
- Избегать ненужных упражнений или действий, которые усугубляют симптомы; избегать контактных видов спорта до тех пор, пока симптомы не улучшатся, а затем возвращаться к нормальной деятельности только в той мере, в какой это переносится.
- Местный анестетик и инъекция стероидов в болезненную область, если обычная деятельность становится очень болезненной и боль не проходит с помощью лекарств.
- Наркотики, такие как гидрокодон / ацетаминофен (Norco, Vicodin) или оксикодон / ацетаминофен (Percocet, Roxicet, Tylox), могут помочь при сильной боли, но, как и в случае с любыми другими наркотиками, есть опасность стать зависимым от них.
- Стероиды. Ваш врач может сделать вам инъекцию кортикостероидов прямо в болезненный сустав, но это считается крайней мерой.
- Трициклические антидепрессанты или циклические антидепрессанты, такие как амитриптилин, могут облегчить боль, но они также могут иметь побочные эффекты, такие как увеличение веса и сонливость.
- Противосудорожные препараты, обычно габапентин (нейронтин), обычно используются для лечения эпилепсии, но они также могут помочь при реберохондрите.
- Инфекционный (бактериальный или грибковый) костохондрит следует лечить с помощью внутривенных антибиотиков. После этого следует продолжить прием антибиотиков внутрь или внутривенно еще 2–3 недели.Вам следует обращаться к врачу во время выздоровления, а затем один раз в год.
Хирургия костохондрита
Если другие методы лечения не помогают, вам может потребоваться операция по удалению больного хряща. Ваш врач может направить вас к хирургу.
Профилактика костохондрита
Поскольку воспалительный костохондрит не имеет определенной причины, нет хорошего способа его предотвратить.
Обзор костохондрита
Неинфекционный костохондрит проходит сам по себе, с противовоспалительным лечением или без него.Большинство людей полностью выздоровеют.
Инфекционный костохондрит хорошо поддается внутривенному введению антибиотиков и хирургическому вмешательству, но выздоровление может занять много времени.
Инфекции грудной стенки | Сидарс-Синай
Не то, что вы ищете?Обзор
Грудная стенка, иногда называемая грудной стенкой, защищает сердце, печень, легкие и другие жизненно важные органы. Стенка состоит из ребер, грудины и хряща. Вместе эти части образуют защитную полость в брюшной полости.
Стенка грудной клетки может инфицироваться бактериями или вирусами. В редких случаях также могут возникнуть грибковые инфекции. Инфекции грудной стенки часто могут приводить к воспалению и боли в пораженной области.
Типы инфекций грудной стенки включают:
- Плеврит — инфицирование тонких оболочек (плевры) грудной стенки
- Костохондрит — воспаление хряща, соединяющего верхние ребра с грудиной
- Эмпиема — жидкость, которая скапливается между плеврой и внутренней выстилкой грудной стенки
Симптомы
Наиболее частым симптомом, связанным с инфекцией грудной стенки, является боль в груди.Это часто происходит из-за воспаления, вызванного инфекцией, и может усугубиться при физической активности. Другие общие симптомы включают:
- Нежность
- Набухание
- Затруднения при глубоком вдохе
- Боль в плечах или спине
- Головные боли
- Боль в суставах
- Сухой кашель
- Лихорадка
Причины и факторы риска
Инфекции грудной стенки могут возникать как у мужчин, так и у женщин, а также у пациентов любого возраста.Заболевание вызвано бактериями или вирусом, а в редких случаях — грибком, которые проникли в пораженный участок.
Пациенты с ослабленной иммунной системой подвергаются повышенному риску развития инфекции грудной стенки. Общие состояния, которые могут увеличить риск для пациента, включают:
Диагноз
Диагностика инфекции грудной стенки обычно начинается с физического осмотра и изучения истории болезни пациента и симптомов.
Визуализирующие диагностические тесты, такие как рентген грудной клетки, исследуют мягкие ткани и кости в теле, чтобы определить, есть ли воспаление в грудной стенке.Эти изображения также могут помочь в диагностике других связанных состояний, таких как пневмония.
Можно сделать анализы крови, чтобы выяснить, является ли заболевание причиной бактериальной или вирусной инфекции.
Другие тесты, такие как бронхоскопия, могут использоваться для исследования тканей грудной стенки или дыхательных путей с целью изучения воспаления или других признаков инфекции.
Лечение
Лечение инфекций грудной стенки часто направлено на борьбу с инфекцией, вызывающей симптомы.Часто назначают антибиотики, которые помогают бороться с инфекцией и уменьшать воспаление.
Многие противовоспалительные препараты, такие как ибупрофен, доступны без рецепта и могут помочь многим пациентам, испытывающим боль из-за воспаления.
Рецептурные обезболивающие могут помочь уменьшить сильную боль. К другим лекарствам, отпускаемым по рецепту, которые могут помочь контролировать боль, относятся антидепрессанты и противосудорожные препараты.
Лечебная физкультура также может быть назначена в кабинете или дома.Упражнения на растяжку, которые сосредоточены на мышцах груди, могут помочь при боли и стеснении, связанных с воспалением.
Многопрофильная группа специалистов Advanced Lung Disease Programme может определить лучший вариант лечения для каждого пациента.
Не то, что вы ищете?Боль в груди
Это симптом вашего ребенка?
- Боль или дискомфорт в груди (спереди или сзади)
- Грудь включает грудную клетку сверху вниз
Причины боли в груди
- Чрезмерное использование мышц. Боль в груди может возникать после тяжелых занятий спортом (например, бейсбольного мяча). Поднятие тяжестей (например, с отягощениями) или работа над верхней частью тела (например, копание) также могут вызывать это. Этот тип мышечной болезненности часто усиливается при движении плеч.
- Мышечные судороги. Самая кратковременная боль в груди продолжительностью от нескольких секунд до минут возникает из-за мышечных спазмов. Ребра разделены мышцами. Эти мимолетные боли также могут быть вызваны защемлением нерва. Эти боли в грудной стенке безвредны. Кратковременные мышечные судороги также являются наиболее частой причиной повторяющихся болей в груди.Медицинское название — синдром прекардиального улова.
- Кашель. Боль в груди обычно возникает при отрывистом кашле. Кашель может вызвать болезненные ощущения в мышцах грудной стенки, верхней части живота или диафрагмы.
- Астма. У детей с астмой часто бывает стесненная грудь. Они могут называть это болью в груди. Также они испытывают боль в груди при сильном кашле.
- Изжога. Изжога возникает из-за заброса содержимого желудка. Обычно это вызывает жгучую боль под нижней частью грудины (грудиной).
- Кофеин. Учащенное и учащенное сердцебиение может восприниматься как боль в груди. Частая причина — слишком много кофеина в энергетических напитках. Лекарства, назначаемые при СДВГ, также могут вызывать учащенное сердцебиение. Незаконные наркотики, такие как кокаин, также могут вызвать учащенное сердцебиение.
- Травма грудной клетки. Тупая травма обычно вызывает ушиб ребра. Иногда это вызывает перелом ребер.
- Болезнь сердца (серьезная). Болезни сердца редко бывают причиной боли в груди у детей.Боль в груди, которая возникает только при физических упражнениях, может иметь сердечную причину.
- Плеврит (серьезный). Плеврит — еще одна проблема пневмонии. Если инфекция поражает поверхность легкого, эта область груди будет повреждена.
Шкала боли
- Легкая: ваш ребенок чувствует боль и рассказывает вам о ней. Но боль не мешает вашему ребенку заниматься нормальной деятельностью. Школа, игра и сон не меняются.
- Умеренная: боль мешает вашему ребенку заниматься нормальной деятельностью.Это может разбудить его или ее ото сна.
- Сильная: боль очень сильная. Это мешает вашему ребенку заниматься всеми обычными делами.
Когда вызывать боль в груди
Позвоните по номеру 911 сейчас
- Сильное затруднение дыхания (с трудом дышит, едва может говорить или плакать)
- Вырубился (потерял сознание)
- Посинение губ или лица
- Не двигается или слишком слаб, чтобы стоять
- Вы думаете, что ваш ребенок имеет опасную для жизни неотложную помощь
Позвоните врачу или обратитесь за помощью сейчас
- У вашего ребенка болезнь сердца
- Проблемы с дыханием, но не тяжелые
- Глубокий вдох усиливает боль
- Сердце бьется очень быстро
- После прямого удара в грудь
- Ваш ребенок выглядит или ведет себя очень больным
- Вы думаете, что вашего ребенка нужно осмотреть, и проблема срочная
Обратиться к врачу в течение 24 часов
- Повышенная температура
- Причина боль в груди не ясна.Исключение: боль из-за кашля, боли в мышцах, изжоги или другой очевидной причины.
- Вы думаете, что вашего ребенка нужно осмотреть, но проблема не является срочной
Обратитесь к врачу в рабочее время
- Боли в груди возникают только при тяжелых упражнениях (например, беге)
- Боль в мышцах длится более 7 дней
- Изжога длится более 2 дней при лечении
- Боли в груди — частая проблема
- У вас есть другие вопросы или проблемы
Самостоятельный уход на дому
- Нормальная боль в груди от боли в мышцах
- Нормальная боль в груди от изжоги
Пункты неотложной помощи детям Сиэтла
Если болезнь или травма вашего ребенка опасны для жизни, позвоните по номеру 911.
Рекомендации по уходу
Лечение боли в мышцах
- Что следует знать о легкой боли в груди:
- Боль в груди у детей, продолжающаяся несколько минут, обычно безвредна. Боль может быть вызвана мышечными спазмами. Они не нуждаются в лечении.
- Продолжительные боли в груди могут быть связаны с тяжелой работой или спортом. Обычно задействованы плечи. Боль в мышцах может начаться вскоре после события.
- Вот несколько советов по уходу, которые могут помочь.
- Лекарство от боли:
- Чтобы облегчить боль, дайте ацетаминофен (например, тайленол).
- Другой вариант — продукт с ибупрофеном (например, Адвил).
- Использовать по мере необходимости.
- Продолжайте, пока не пройдут 24 часа без боли.
- Холодный компресс от боли:
- В первые 2 дня используйте холодный компресс, чтобы облегчить боль.
- Можно также использовать лед, завернутый во влажную ткань.
- Приложите его к больным мышцам на 20 минут, затем по мере необходимости.
- Осторожно: Избегайте обморожений.
- Используйте тепло через 48 часов:
- Если боль длится более 2 дней, приложите тепло к больной мышце.
- Используйте тепловой пакет, грелку или теплую влажную мочалку.
- Делайте это в течение 10 минут, затем по мере необходимости.
- Причина: Увеличение кровотока и улучшение заживления.
- Осторожно: Избегайте ожогов.
- Также может помочь горячий душ.
- Растяжка мышц:
- Может помочь легкое растяжение плеч и грудной клетки.
- Делайте 10 подходов дважды в день.
- Это может предотвратить возвращение мышечных судорог.
- Растяжку можно продолжать даже во время боли в груди. Не делайте упражнений, усиливающих боль.
- Чего ожидать:
- При болях в мышцах боль чаще всего достигает пика на 2 день.
- Она может длиться до 6 или 7 дней.
- Позвоните своему врачу, если:
- Боль становится сильной
- Боль длится более 7 дней после лечения
- Вы думаете, что вашему ребенку нужно осмотр
- Вашему ребенку становится хуже
Изжога (рефлюкс ) Лечение боли
- Что следует знать об изжоге:
- Изжога является обычным явлением.
- Это из-за того, что желудочная кислота попадает в пищевод. Пищевод — это трубка, ведущая ото рта к желудку.
- Изжога вызывает жгучую боль за нижним отделом грудины. Это также вызывает кислый привкус во рту и отрыжку.
- Вот несколько советов по уходу, которые могут помочь.
- Антациды:
- Изжога обычно легко лечится. Давайте жидкий антацид через рот (например, Mylanta или его торговая марка). Рецепт не требуется.
- Доза: Дайте 1-2 столовые ложки (15-30 мл).
- Если у вас нет антацида, используйте 2–3 унции (60–90 мл) молока.
- При повторяющейся изжоге дайте антацид за 1 час до еды. Также дайте дозу перед сном. Делайте это несколько дней.
- Профилактика изжоги:
- Не ешьте слишком много во время еды. Это переполняет желудок.
- Не ешьте продукты, усиливающие изжогу. Примеры: шоколад, жирная пища, острая пища, газированная сода и кофеин.
- Не наклоняться в течение 3 часов после еды.
- Не носите тесную одежду или ремни на талии.
- Чего ожидать:
- Чаще всего изжога проходит после лечения.
- Но изжога также имеет тенденцию возвращаться. Итак, профилактические меры важны.
- Позвоните своему врачу, если:
- Изжога не проходит через 2 дня лечения
- Вы думаете, что вашему ребенку нужно осмотр
- Вашему ребенку становится хуже
И помните, обратитесь к своему врачу, если у вашего ребенка появятся какие-либо симптомы «Позвоните своему врачу».
Отказ от ответственности: эта медицинская информация предназначена только для образовательных целей. Вы, читатель, несете полную ответственность за то, как вы решите его использовать.
Последняя редакция: 25.02.2021
Последняя редакция: 14.08.2020
Авторские права 2000-2020. Schmitt Pediatric Guidelines LLC.
Костохондрит — NHS
Костохондрит — это медицинский термин, обозначающий воспаление хряща, соединяющего ребра с грудиной (грудиной).Эта область называется реберно-хрящевым суставом.
Хрящ — это прочная, но гибкая соединительная ткань, которая находится по всему телу, в том числе в суставах между костями.
Действует как амортизатор, смягчая суставы.
Костохондрит может улучшиться сам по себе через несколько недель, хотя может длиться несколько месяцев и более.
Состояние не приводит к постоянным проблемам, но иногда может рецидивировать.
Синдром Титце
Костохондрит можно спутать с отдельным заболеванием, называемым синдромом Титце.
Оба состояния включают воспаление реберно-хрящевого сустава и могут вызывать очень похожие симптомы.
Но синдром Титце встречается гораздо реже и часто вызывает опухание грудной клетки, которое может продолжаться после исчезновения любой боли и болезненности.
Костохондрит также имеет тенденцию поражать взрослых в возрасте 40 лет и старше, тогда как синдром Титце обычно поражает молодых людей в возрасте до 40 лет.
Поскольку условия очень похожи, большая часть приведенной ниже информации также применима к синдрому Титце.
Признаки и симптомы костохондрита
Воспаление реберно-хрящевого сустава может вызвать острую боль в груди и болезненность, которая может развиваться постепенно или внезапно.
Боль может усугубляться:
- определенной позой, например, лежа
- давлением на грудь, например пристегнутым ремнем безопасности или объятиями человека
- глубоким дыханием, кашлем и чиханием
- физической активностью
Когда обращаться за медицинской помощью
Иногда бывает трудно отличить боль в груди, связанную с реберно-хондритом, от боли, вызванной более серьезными заболеваниями, такими как сердечный приступ.
Но сердечный приступ обычно вызывает более обширную боль и дополнительные симптомы, такие как одышка, плохое самочувствие и потливость.
Если вы или кто-то, у кого вы испытываете внезапную боль в груди, думаете, что это может быть сердечный приступ, немедленно наберите 999 и попросите скорую помощь.
Если вы какое-то время испытывали боль в груди, не игнорируйте ее. Запишитесь на прием к терапевту, чтобы он выяснил причину.
Причины костохондрита
Воспаление — это естественная реакция организма на инфекцию, раздражение или травму.
Точно не известно, почему воспаляется реберно-хрящевой сустав, но в некоторых случаях это связано с:
- сильным кашлем, который напрягает грудную клетку
- травмой груди
- физическим перенапряжением от повторяющихся упражнений или внезапной нагрузки вы не привыкли, например, к перемещению мебели
- инфекции, включая инфекции дыхательных путей и раневые инфекции
- износ — ваша грудь движется внутрь и наружу от 20 до 30 раз в минуту, и со временем это движение может привести к дискомфорт в этих суставах
Диагностика костохондрита
Если у вас есть симптомы костохондрита, врач общей практики, вероятно, осмотрит и коснется верхней части грудной клетки вокруг реберно-хрящевого сустава.
Они могут спросить вас, когда и где возникает ваша боль, и посмотреть вашу недавнюю историю болезни.
Прежде чем диагноз может быть подтвержден, может потребоваться провести некоторые тесты, чтобы исключить другие возможные причины боли в груди.
Сюда могут входить:
Если не подозревается или не обнаруживается никаких других состояний, может быть поставлен диагноз кострохондрита.
Самопомощь при костохондрите
Костохондрит может усугубиться любой деятельностью, которая вызывает нагрузку на область груди, например, напряженными упражнениями или даже простыми движениями, например, поднятием руки к высокому шкафу.
Следует избегать любых действий, которые усиливают боль в области груди, до тех пор, пока не исчезнет воспаление ребер и хрящей.
Вам также может показаться успокаивающим регулярное нагревание болезненной области, например, использование ткани или фланели, смоченной горячей водой.
Лечение костохондрита
Обезболивающие
Обезболивающие, такие как парацетамол, можно использовать для облегчения боли от легкой до умеренной.
Прием лекарств, называемых нестероидными противовоспалительными препаратами (НПВП), таких как ибупрофен и напроксен, 2 или 3 раза в день, также может помочь контролировать боль и отек.
Аспирин также является подходящей альтернативой, но его нельзя давать детям младше 16 лет.
Эти лекарства можно приобрести в аптеках без рецепта, но перед применением внимательно прочтите прилагаемые к ним инструкции.
НПВП не подходят для людей с определенными заболеваниями, в том числе:
Обратитесь к терапевту, если ваши симптомы ухудшатся, несмотря на отдых и прием обезболивающих, так как лечение кортикостероидами может помочь вам.
Инъекции кортикостероидов
Кортикостероиды — сильнодействующие лекарства, которые помогают уменьшить боль и отек.
Их можно вводить в реберно-хрящевой сустав и вокруг него, чтобы облегчить симптомы костохондрита.
Инъекции кортикостероидов могут быть рекомендованы, если у вас сильная боль, или если НПВП не подходят или неэффективны.
Их может назначить терапевт или вам может потребоваться направление к специалисту, называемому ревматологом.
Слишком большое количество инъекций кортикостероидов может повредить реберно-хрящевой сустав, поэтому вы сможете проходить этот вид лечения только один раз в несколько месяцев, если продолжаете испытывать боль.
Чрескожная электрическая стимуляция нервов (TENS)
TENS — это метод обезболивания, при котором слабый электрический ток подается на пораженный участок с помощью небольшого устройства с батарейным питанием.
Электрические импульсы могут уменьшить болевые сигналы, поступающие в спинной и головной мозг, что может помочь облегчить боль и расслабить мышцы.
Они также могут стимулировать выработку эндорфинов, которые являются естественными болеутоляющими средствами организма.
Хотя TENS можно использовать для облегчения боли в широком диапазоне состояний, он работает не для всех.
Недостаточно качественных научных данных, чтобы с уверенностью сказать, является ли TENS надежным методом обезболивания.
Поговорите с терапевтом, если вы подумываете о TENS.
Узнайте больше о чрескожной электрической стимуляции нервов (TENS)
Контент сообщества от HealthUnlocked Последняя проверка страницы: 24 апреля 2019 г.
Срок следующего рассмотрения: 24 апреля 2022 г.
Симптомы и лечение боли в грудной стенке
Как определить, возникла ли боль в груди в экстренной ситуации.
Значок Facebook. Значок со ссылкой на значок. Значок «Интерес». Значок в виде кармана.Последнее обновлениеЯнварь 14, 2021
Значок Facebook.LinkedIn Icon.Pinterest Icon.Pocket Icon.Что такое острый костохондрит?
Острый реберно-реберный хондрит, также называемый синдромом боли в грудной стенке, является частой причиной боли в передней части грудной клетки возле грудины. Обычно боль возникает из-за воспаления хряща между грудиной и ребрами. Это воспаление называется костохондритом.
Это может произойти после натуживания, кашля или тяжелой атлетики.Однако чаще всего причина неизвестна. Боль может усилиться при кашле или глубоком вдохе. Вы можете спутать эту боль с сердечным приступом.
Костохондрит можно вылечить, избегая физических нагрузок, затрагивающих грудные мышцы, растягиваясь и принимая противовоспалительные препараты, если это необходимо.
Как выглядит костохондрит?
Костохондрит — одно из наиболее распространенных состояний, диагностируемых в отделении неотложной помощи. — Д-р. Элвин Чен
Чаще всего вы испытываете боль в области грудины, где она соединяется с ребрами.Обычно он резкий и может ощущаться как давление. Это может ухудшиться, если вы сделаете глубокий вдох или кашляете. Обычно это ухудшается, когда вы нажимаете прямо на эту область.
Боль в грудной стенке отличается от боли при сердечном приступе. Но поскольку вам может быть трудно отличить разницу, обратитесь к врачу, чтобы исключить это.
Основные симптомы
Дальнейшие действия
Если у вас возникла новая раздавливающая или жгучая боль в груди — и особенно если эта боль проникает в вашу челюсть или левую сторону, — позвоните своему лечащему врачу.Если с ними невозможно связаться, идите прямо в ER.
Если боль в груди вызвана реберно-реберным хондритом, это не экстренная ситуация. Но это может быть сердечный приступ, тромбоэмболия легочной артерии (сгусток крови в легких) или расслоение аорты (разрыв аорты). В первую очередь необходимо исключить их, особенно если вам больше 40 лет, вы мужчина, вам трудно дышать и / или у вас в личном или семейном анамнезе сердечные заболевания или инфаркт.
Если сердечный приступ или другое серьезное заболевание исключено, ваш врач может лечить симптомы костохондрита при регулярном приеме.
Как лучше всего лечить костохондрит?
В зависимости от настроек оценки (отделение неотложной помощи или неотложная помощь или амбулатория), следующие шаги, вероятно, будут включать электрокардиограмму (ЭКГ), анализы крови (тропонин, CK-MB для исключения сердечного приступа), грудную клетку. рентген, компьютерная томография грудной клетки или стресс-тестирование. — Д-р. Chen
Целью лечения синдрома боли в грудной стенке является обезболивание, поскольку это не опасное для жизни состояние.
- Самый важный шаг в лечении — отдых и отказ от действий, которые усиливают боль.Это означает запрет на отжимания, жим лежа или другие упражнения на верхнюю часть тела в тренажерном зале.
- Может помочь физиотерапия или упражнения на растяжку.
- Вы можете нагреть эту область, используя грелку или анальгетики (например, гель Bengay или Voltaren).
- Безрецептурные противовоспалительные препараты, такие как ацетаминофен (тайленол), ибупрофен (Advil) или напроксен (Aleve), могут помочь облегчить боль.
- В тяжелых случаях ваш врач может назначить стероидные или опиоидные препараты, чтобы облегчить симптомы.Однако эти методы лечения обычно используются только для краткосрочного лечения, поскольку они имеют множество побочных эффектов.
- Если вы много кашляете, вам могут помочь безрецептурные средства от кашля. Один из вариантов — гвайфенезин-декстрометорфан (Робитуссин DM). Если это не сработает, врач может назначить вам бензонатат (тессалон).
- Если боль не проходит сама по себе в течение недели, физиотерапевт может помочь вам с рядом методов лечения, включая массаж трением с поперечным волокном, упражнения позы, горячие / холодные прокладки, сухие иглы и электроинструменты. -аккупунктура.
- Если эти методы лечения не работают, ваш врач может сделать вам инъекцию местного анестетика, такого как лидокаин (ксилокаин), или инъекционный кортикостероид, такой как депо-метилпреднизолон, по данным Американской академии семейных врачей. Они введут его в сустав, и это поможет притупить боль.
Что вызывает острый костохондрит?
Костохондрит воспалительный. Это вызвано воспалением реберных хрящей и их грудинных суставов, также известных как реберно-хрящевые соединения.
Воспаление может быть вызвано микротравмой, чрезмерной нагрузкой или напряжением грудных мышц. Часто причина отсутствует.
Но у вас больше шансов развиться, если вы:
- Вам больше 40 лет.
- Чрезмерная нагрузка на грудные мышцы.
- Испытываете или имеете предыдущую травму грудной стенки (кожа, жир, мышцы, кости и ткани, которые образуют защитную структуру вокруг жизненно важных органов грудной клетки).
- Выполнение физических упражнений, обычно повторяющихся, включая бег, езду на велосипеде, тяжелую атлетику или активные виды спорта.
- Сильный кашель.
- Занятия ручным трудом.
Ваш риск также выше, если в вашем медицинском анамнезе:
Боль в груди у детей
Многие ресурсы преуменьшают серьезность костохондрита. Это правда, что это не опасно для жизни, но может быть довольно изнурительным, поэтому вам нужна медицинская помощь. — Д-р. Chen
Синдром грудной стенки очень часто встречается у детей. Фактически, 40% случаев, когда ребенок жалуется на боль в груди, это будет из-за этого.Лечение такое же, как и для взрослых.
Хотя у детей редко случаются сердечные приступы, если у вашего ребенка боль в груди, как можно скорее обратитесь к педиатру или обратитесь к нему.
Профилактические советы
Костохондрит трудно предотвратить, потому что трудно понять, что его вызывает. Если у вас это получилось однажды, сделайте следующее, чтобы это не повторилось снова:
- Растяните мышцы груди до и после тренировки.
- Не злоупотребляйте грудными мышцами.
- Всегда используйте хорошую физическую форму для подъема и перемещения тяжелых предметов.
- Если вы выполняете ручную работу, посмотрите, сможете ли вы перейти в положение, в котором грудная клетка не используется так часто.
- Если причиной был кашель, примите лекарство от кашля, если у вас в будущем появится кашель. И обратитесь к врачу, чтобы устранить причину кашля.
- Если у вас продолжающийся (хронический) костохондрит, вам следует спросить своего врача о физиотерапии.
Послушайте, что говорит еще 1
Отправить историю
Запрос успешно отправлен
Произошла ошибка, попробуйте еще раз
Вероятный диагнозОпубликовано 10 февраля 2020 г.Я, 25-летняя женщина, начала испытывать острую боль в груди над левой грудью, которая постепенно усиливает мои мышцы левого плеча в течение дня. Мне этот диагноз кажется наиболее точным, так как я тренируюсь больше, чем обычно, плюс почти каждый день поднимаю ребенка весом более 35 фунтов. Пока что ибупрофен, похоже, помогает, а также помогает снижение уровня моей активности. Прошло почти две недели с тех пор, как это происходило, и, надеюсь, с лекарствами и отдыхом это полностью исчезнет.Спасибо за информацию! 🙂
Скопировано в буфер обменаЗакрыть значок. Была ли эта статья полезной?Прочитать следующий
Слайд 1 из 4
Боль в груди может быть вызвана не только сердечным приступом. Прочтите 10 основных причин боли в груди справа / слева и как узнать, когда боль в груди серьезна.
Боль в ребрах или боль в грудной стенке, которая ощущается, как будто исходит от ребра, может быть вызвана травматическим повреждением, растяжением мышц, воспалением суставов или хронической болью и может быть различной степени тяжести.Боль в грудной клетке может быть связана с синяками, затрудненным глубоким вдохом, болью в суставах и многим другим. Прочтите ниже, чтобы узнать, что может вызывать боль в ребрах и когда обращаться за лечением.
Эта боль обычно вызвана проблемами желудка, такими как несварение желудка или язва желудка, воспаление правых или левых органов или травма.
Ребра приложить много органов, так грудную боль от кашля, дыхание, чихание или смеяться может иметь различные причины, в том числе легких, опорно-двигательного аппарата и сердца вопросов, которые варьируются по тяжести.Прочтите ниже, чтобы узнать, что может вызывать боль в ребрах при кашле, дыхании, чихании или смехе, и как ваш врач может это лечить.
Синдром Титце — NORD (Национальная организация редких заболеваний)
УЧЕБНИКИ
Таннер Дж. Боль в груди. В: Оксфордский учебник костно-мышечной медицины, 2-е издание. Хатсон М., Вард А., редакторы. 2016 Oxford University Press. Оксфорд, Великобритания. С. 319-321.
Имамура М, Имамура УЛ. Синдром Титце.В: Основы физической медицины и реабилитации. Скелетно-мышечные расстройства, боль и реабилитация, 3-е издание. Frontera WR, Silver JK, Rizzo Jr. TD, редакторы. 2015 Эльзевьер Сондерс, Филадельфия, Пенсильвания. С. 582-587.
Браммет К.М., Коэн С.П. Управление болью: основы диагностики и лечения. Издательство Оксфордского университета. Нью-Йорк, штат Нью-Йорк; 2013: 370-371.
СТАТЬИ В ЖУРНАЛЕ
Каплан Т., Гунал Н., Гульбахар Г. и др. Болезненное опухание грудной стенки: синдром Титце или опухоль грудной стенки? Thorac Cardiovasc Surg.2015; [Epub перед печатью]. http://www.ncbi.nlm.nih.gov/pubmed/25742551
McConaghy JR, Oza RS. Амбулаторная диагностика острой боли в груди у взрослых. Я семейный врач. 2013; 87: 177-182. http://www.ncbi.nlm.nih.gov/pubmed/23418761
Gijsbers E, Knaap SFC. Клиническая картина и хиропрактическое лечение синдрома Титце: 34-летняя женщина с болью в груди слева. J Chiropr Med. 2011; 10: 60-63. http://www.ncbi.nlm.nih.gov/pmc/articles/PMC3110396/
Brunse MH, Stochkendahl MJ, Vach W. et al.Изучение скелетно-мышечной боли в груди — исследование достоверности между наблюдателями. Man Ther. 2010; 15: 167-172. https://www.ncbi.nlm.nih.gov/pubmed/19962338
Stochkendahl MJ, Christensen HW. Боль в груди при очаговых заболеваниях опорно-двигательных. Med Clin North Am. 2010; 94: 259-273. http://www.ncbi.nlm.nih.gov/pubmed/20380955
Proulx AM, Zyrd TW. Костохондрит: диагностика и лечение. Я семейный врач. 2009; 15: 617-620. http://www.ncbi.nlm.nih.gov/pubmed/19817327
Фиораванти А., Тофи С., Вольтеррани Л., Марколонго Р.Злокачественная лимфома, проявляющаяся как синдром Титце. Ревматоидный артрит. 2002; 47: 229-230. http://www.ncbi.nlm.nih.gov/pubmed/12115149
Thongngarm T, Lemos LB, Lawhon N, Harisdangkul V, et al. Злокачественная опухоль с болью в грудной стенке, имитирующей синдром Титце. Clin Rheumatol. 2001; 20: 276-78.


 Перед началом приступа пациент может сидя спать или страдать от бессонницы.
Перед началом приступа пациент может сидя спать или страдать от бессонницы.