Кашель усилился после антибиотиков — Iealmed-Klinika.ru
Почему не проходит кашель после антибиотиков у ребёнка
Обычный кратковременный кашель лечат при помощи специальных сиропов и таблеток. Если кашель длится более двух недель, тогда врач может назначить прием антибиотиков. В большинстве случаев применение антибиотиков позволяет справиться с кашлем. Но в некоторых случаях кашель сохраняется и после приема антибиотиков. Чаще всего длительный кашель указывает на то, что болезнь носит комплексный характер.
Причины возникновения кашля после антибиотиков
Чаще всего кашель у взрослых и детей сохраняется после приема антибиотиков по следующим причинам:
- Неправильный выбор препарата. Перед назначением того или иного антибиотика врач должен провести уточняющую диагностику с помощью бактериального посева. С помощью этого метода диагностики можно достаточно точно определить тип болезнетворного микроорганизма, который и вызвал кашель (ведь каждый конкретный антибиотик эффективен только против бактерий определенного типа).

- Аллергия. Также кашель после приема антибиотиков может сохраниться по причине возникновения аллергии на лекарства. В таком случае фактически причиной кашля будет уже не наличие вредоносных бактерий, а прием самого лекарства. Дело в том, что в состав антибиотиков очень часто входят различные добавки, которые могут вызывать аллергическую реакцию, поэтому перед приемом того или иного антибиотика нужно дополнительно проконсультироваться со своим лечащим врачом.
- Самовольное снижение дозы или замена препарата без согласования с врачом. Медицинская статистика показывает, что в 30% случаев пациенты не придерживаются рекомендаций врачей относительно приема антибиотиков. Пациенты могут самовольно занижать дозировку, нарушать режим приема антибиотиков и так далее.
 В таком случае лечение может оказаться абсолютно неэффективным, а кашель после приема антибиотиков может сохраниться.
В таком случае лечение может оказаться абсолютно неэффективным, а кашель после приема антибиотиков может сохраниться. - Вирусная инфекция. Также очень часто встречаются случаи, когда человек заражен и бактериями, и вирусами. В таком случае прием антибиотиков не даст положительного эффекта, поскольку антибиотики не лечат вирусные болезни. Да, в случае вирусно-бактериальной инфекции прием антибиотиков сможет убить болезнетворные бактерии, однако вредоносные вирусы все равно останутся в организме, поэтому кашель будет продолжаться и после приема антибиотиков.
Что делать с антибиотическим кашлем
Антибиотический кашель у взрослых и детей нужно лечить. Для лечения нужно повторно посетить своего лечащего врача, чтобы он провел дополнительную диагностику и установил причину того, почему лечение кашля антибиотиками оказалось неэффективным. После этого возможно несколько сценариев:
- Если кашель остался из-за того, что было назначено неправильное лекарство.

- Если кашель остался из-за аллергии. В таком случае доктор должен выписать лекарства, которые успокоят аллергию. Обычно для лечения аллергии используются антигистаминные препараты.
- Если лечение оказалось неэффективным из-за нарушения правил приема. В таком случае доктор должен найти человека, который бы смог контролировать прием антибиотиков. Если болен ребенок, то в таком случае доктор должен поговорить с мамой, чтобы она более внимательно следила за приемом лекарств; если болен взрослый человек, то тогда врач должен объяснить ситуацию родственнику или супругу/супруге.
- Если лечение оказалось неэффективным из-за того, что человек болен вирусной инфекцией. В таком случае врач должен дополнительно назначить лекарство, которые будет эффективно против того или иного вируса. Также доктор может назначить применение жаропонижающих и болеутоляющих лекарств для снятия симптомов вирусной инфекции.

Лечение
Кашель лечат следующим образом:
- Сперва врач должен провести диагностику и установить тип болезни.
- После этого врач должен выписать лекарства, прием которых позволит человеку выздороветь.
- Также врач может назначить прием дополнительных лекарств для снятия основных симптомов болезни. Например, для борьбы с кашлем могут назначаться различные сиропы, для лечения насморка — капли в нос, для нормализации температуры тела — жаропонижающие лекарства и так далее.
- Если у человека бактериальная инфекция, которая не проходит более 2 недель, то в таком случае врач может назначить прием антибиотиков. Следует понимать, что антибиотики следует принимать с осторожностью, поскольку бесконтрольный прием антибиотиков может привести к выработке резистентности (если это произойдет, то в будущем человек не сможет лечить некоторые бактериальные инфекции с помощью антибиотиков).
Лечение сухого кашля, который не проходит после приема антибиотиков
Если вашему ребенку назначили прием антибиотиков для лечения кашля, но эти лекарства не помогли, то вылечить кашель можно так:
- Устранение спазмов в бронхах.
 Для этого могут использоваться такие лекарства, как «Цетрин», «Телфаст» и так далее.
Для этого могут использоваться такие лекарства, как «Цетрин», «Телфаст» и так далее. - Расширение бронхов для улучшения дыхания. Для этого нужно принимать «Асталин», «Вентолин» и некоторые другие лекарства.
- Устранение мокроты. Для этого нужно принимать муколитические лекарства — «Лазолван», «Амброксол» и так далее.
- Лечебные растирания. Растирания нужно делать с помощью специальных масел или кремов. Для лечения кашля у малыша подойдут такие лекарства, как мазь «Доктор Мом», эфирное масло мяты, эфирное масло пихты и так далее
Заключение
Теперь вы знаете о том, как лечить кашель у ребенка, если применение антибиотиков не привело к выздоровлению. Подведем итоги. Обычно кашель лечат с помощью различных сиропов и таблеток; если кашель длится более 2 недель, то доктор может назначить применение антибиотиков. В некоторых случаях прием антибиотиков не приводит к выздоровлению. Это может произойти из-за ошибочной диагностики, несоблюдения правил приема, появления аллергии и так далее.
Три главные ошибки при лечении кашля и как избавиться от него самостоятельно
Как не допустить осложнения после гриппа, рассказывает наш постоянный консультант, известный педиатр Евгений ТИМАКОВ.
У кашля есть несколько ступеней, этапов:
1. Сухой (непродуктивный). С него болезнь обычно начинается. Его даже так и называют «первоначальный кашель». Вирус поселяется в организме, и вы кашляете от трахеита. В это время мокроты нет, слизи мало, вы кашляете из-за раздражения в трахее и горле, но кашлять нечем.
ЧТО ДЕЛАТЬ:
Смягчать горло, уменьшать раздражение в трахее, принимать обволакивающие слизистую препараты. Задача – увеличить количество слизи, которая и поможет смягчать горло. Нужны ОТХАРКИВАЮЩИЕ препараты. Лекарства на основе фенспирида или микстуры на основе трав, например, мать-и-мачехи, подорожника (в первые дни кашля они еще могут помочь).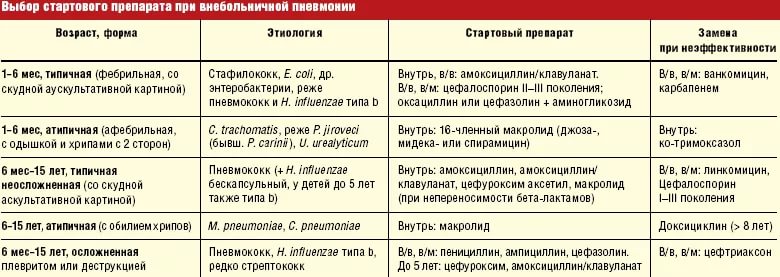
2. Влажный (продуктивный). Появилась мокрота, нужно вывести ее из легких.
ЧТО ДЕЛАТЬ:
3. Глубокий сильный. Бронхит и пневмония могут протекать и без температуры. И чтобы не довести до воспаления легких, обязательно сходите к врачу, чтобы он вас послушал и назначил более серьезные препараты от кашля и при необходимости антибиотики, ведь без них при бронхите и пневмонии, к сожалению, не обойтись.
ОШИБКИ ПРИ ЛЕЧЕНИИ
1. Пить муколитические (отхаркивающие средства), когда мокроты нет. Такие препараты сухие бронхи просто “разорвут”.
2. Употреблять препараты, останавливающие кашель (например, на основе бутамирата), когда кашель влажный. Если есть мокрота, ее нужно обязательно выводить, а это можно сделать только с помощью кашля.
3. Делать прогревания, растирания в острый период.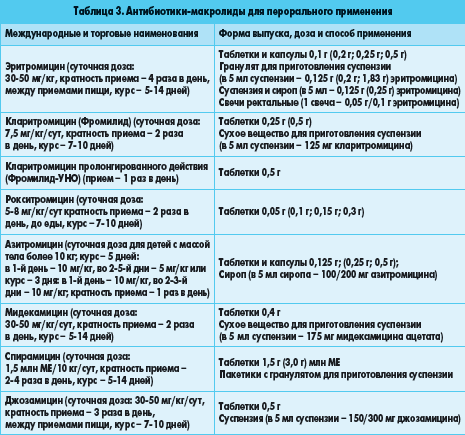 Любая физиотерапия возможна только когда болезнь отступила.
Любая физиотерапия возможна только когда болезнь отступила.
ВАЖНО:
Неправильное лечение даже начинающегося кашля может привести к развитию пневмонии, так что любые лекарства принимайте ТОЛЬКО по назначению врача, а не выбирайте по этикеткам на лекарствах в аптеке «от сухого кашля», «от влажного кашля».
ЧЕМ ЛЕЧИТЬСЯ САМОМУ
Время пить боржоми
Как смягчить кашель при трахеите, с которого обычно начинается грипп
1. Ингаляции.
Небулайзер. С его помощью ингаляции можно делать просто с физраствором, для очищения слизистых, а можно по назначению врача добавлять в раствор лекарства – с помощью ингалятора они отправятся прямиком к воспалению.
2. Народные средства.
– Можно рассасывать мед, медленно, чтобы он успел «обойти» все горло. Мед обеззараживает и смягчает. Только мед нельзя нагревать.
– Из травяных сборов выбирайте те, что содержат ромашку, солодку, мяту, подорожник, мать-и-мачеху, корень алтея.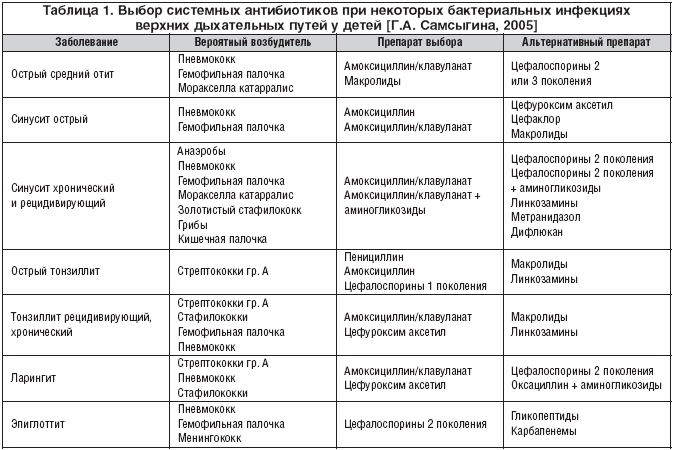
Аккуратнее с имбирем. Этот корень творит чудеса, когда иммунитету нужна помощь, но имбирь сушит, а при трахеите и раздраженном горле это не нужно.
– Если найдете инжир, то его можно заваривать с молоком и пить, отличное смягчающее средство.
3. Щелочное питье
Боржоми, минеральная вода. Можно немного подогреть, а можно смешать с молоком (один к одному).
4. Леденцы
В аптеках миллион таблеток-конфеток. Выбирайте ментоловые и травяные, они не только смягчают кашель, но и «отвлекают» – вы меньше кашляете и меньше раздражаете горло.
5. Много пить
Жидкость нужна, чтобы увеличивать количество слизи, чтобы появлялась мокрота, а, следовательно, и облегчался кашель. Питье должно быть теплым или горячим.
6. Увлажнение
В сухом и горячем воздухе кашель усиливается, ведь слизистые высыхают и раздражение становится сильнее. Можно поставить в квартире увлажнитель воздуха. Если его нет, можно хотя бы почаще делать влажную уборку. Нос можно увлажнять, промывая морской водой или тем же боржоми.
Если его нет, можно хотя бы почаще делать влажную уборку. Нос можно увлажнять, промывая морской водой или тем же боржоми.
ЧТО ЕЩЕ
Другими осложнениями гриппа могут быть синусит (затяжной насморк) и отит. Для профилактики и того, и другого, обязательно снимайте отек с «забитого» носа каплями (но не дольше 10 дней, иначе может развиться привыкание).
КСТАТИ
Как я победила свиной грипп
Когда неделю назад объявили эпидемию, мне стало страшно. Вспомнила, как «подкосил» меня этот свиной вирус 7 лет назад, когда только появился. Тогда я совершила все возможные ошибки пациента. Хорошо, что сегодня мы так много знаем про грипп. Вот еще и на моих ошибках поучитесь (подробности)
Вопросы
Вопрос: Затянувшийся кашель.
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Консультация специалиста обязательна!
Здравствуйте! Мне 33года,в начале февраля заболела от мужа гриппом,темп.ниже 39.7 не падала неделю,на 5день болезни начался кашель,сильный до боли в груди и извиняюсь до недержания мочи.Врач прописал линкомицин,лазолван,нурофен.Через 2недели кашель не проходил,рвало от него,врач сказал хрипов нет-а я их слышу сама до сих пор,прописала флуимуцил.Улучшений нет,кашель стал смешанным и рвало от сильного кашля.Врач опять сказала-это остаточное от гриппа,не стоит волноваться,попейте гербион.Пью его уже неделю,сначала было лучше,спать смогла,а сегодня снова сильный кашель до рвоты.Подскажите что делать :(,я не доверяю врачу уже.Столько лекарств и антибиотиков,а улучшения нет.Анализы ничего такого тоже не показывают.Ведь 1.5месяца кашель это не нормально.Спасибо.
Вам необходимо исключить заболевание коклюш, проконсультируйтесь с врачом инфекционистом. Так же необходимо провести рентгенологическое обследование легких, для исключения развития пневмонии. Попробуйте делать ингаляции с пищевой содой и лазолваном, либо сальбутамолом, для муколитического и бронходилатирующего эффекта.
Попробуйте делать ингаляции с пищевой содой и лазолваном, либо сальбутамолом, для муколитического и бронходилатирующего эффекта.
Ещё раз здравствуйте.На сколько мне известно-коклюш заразен,со мной постоянно находится ребёнок и слава богу не болеет,значит не коклюш.Флюрография в норме.Может просто врач изначально выписав не те препараты,а они блокировали процесс?Какой антибиотик можно пропить(проколоть) сейчас.кашель усиливается вечером,влажный,макроты мало,а если есть,то в основном с рвотой выходит.спасибо.
В том случае, если кашель является единственным симптомом заболевания, то применение антибиотиков не показано. Вам необходимо произвести обзорный снимок грудной клетки – для исключения туберкулеза. В том случае, если кашель не продуктивен и применение отхаркивающих средств не оказало желаемого эффекта, то показано применение противокашлевых препаратов (тузупрекс, седотуссин).
Снова здравствуйте!ночью появился флюз, раздул щёку,кашель был более влажным.,но спать не дал. Днём поднялась температура до 38.4,вызвала врача.Придя врач сказала,что температура скорее всего из-за флюза и волноваться нечего.А кашель проходит,поэтому даёт о себе знать.Посоветовала какой нибудь антибиотик поколоть 5дней по 1разу,название не сказала.Что можете посоветовать? И действительно ли может быть температура из-за флюза?
Днём поднялась температура до 38.4,вызвала врача.Придя врач сказала,что температура скорее всего из-за флюза и волноваться нечего.А кашель проходит,поэтому даёт о себе знать.Посоветовала какой нибудь антибиотик поколоть 5дней по 1разу,название не сказала.Что можете посоветовать? И действительно ли может быть температура из-за флюза?
Вам необходимо проконсультироваться с врачом стоматологом, самостоятельное лечение флюса может привести к развитию осложнений. Температура может быть следствием возникновения воспалительного процесса в ротовой полости.
Здравствуйте ещё раз.Антибиотик от кашля,а не от флюза врач порекомендовала,только не уточнила какой.Поэтому и спрашиваю совет у вас.Я испугалась что темп.из-за кашля,но врач уверила ,что флюз виновник.
В том случае если врач не уточнил Вам какой именно антибиотик необходимо принимать, Вам нужно проконсультироваться у другого врача-пульмонолога и стоматолога. Решение вопроса о необходимости антибактериальной терапии остается за лечащим врачом и зависит от данных полученных при осмотре и лабораторных исследований (общий анализ крови, рентген грудной клетки, посев мокроты).
Добрый день.Подскажите пожалуйста,терапевт прописала цефтриаксон 1г. 1укол в сутки 5дней,после первого укола кашель стал частым,но влажным и макрота отходит в принципе нормально.Вопрос учащение кашля это хорошо или наоборот?Анализ крови нормальный для вновь заболевшего гриппом так сказала врач.Правильно ли прописан курс лечения этим антибиотиком? Ещё вопрос-алкоголь противопоказан при приёме антибиотика,а что делать если я принимаю лекарство на спирту от простуды общеукрепляющее??Спасибо.
Обычно, для взрослого человека, суточная дозировка составляет 1,5-2 грамма Цефтриаксона. Усиление кашля в начале лечения антибактериальным препаратом не только допустима, но и говорит об эффективности назначенного лечения.
У сына уже 2 месяца сухой кашель,все анализы в порядке,флюрография в порядке,а кашель мучает.Врач не знает что это и выписала ему антибиотик ZI faktor.Разве не зная диагноза нужно сразу антибиотпки?
В том случае, если кашель является единственным симптомом заболевания, то применение антибиотиков не показано.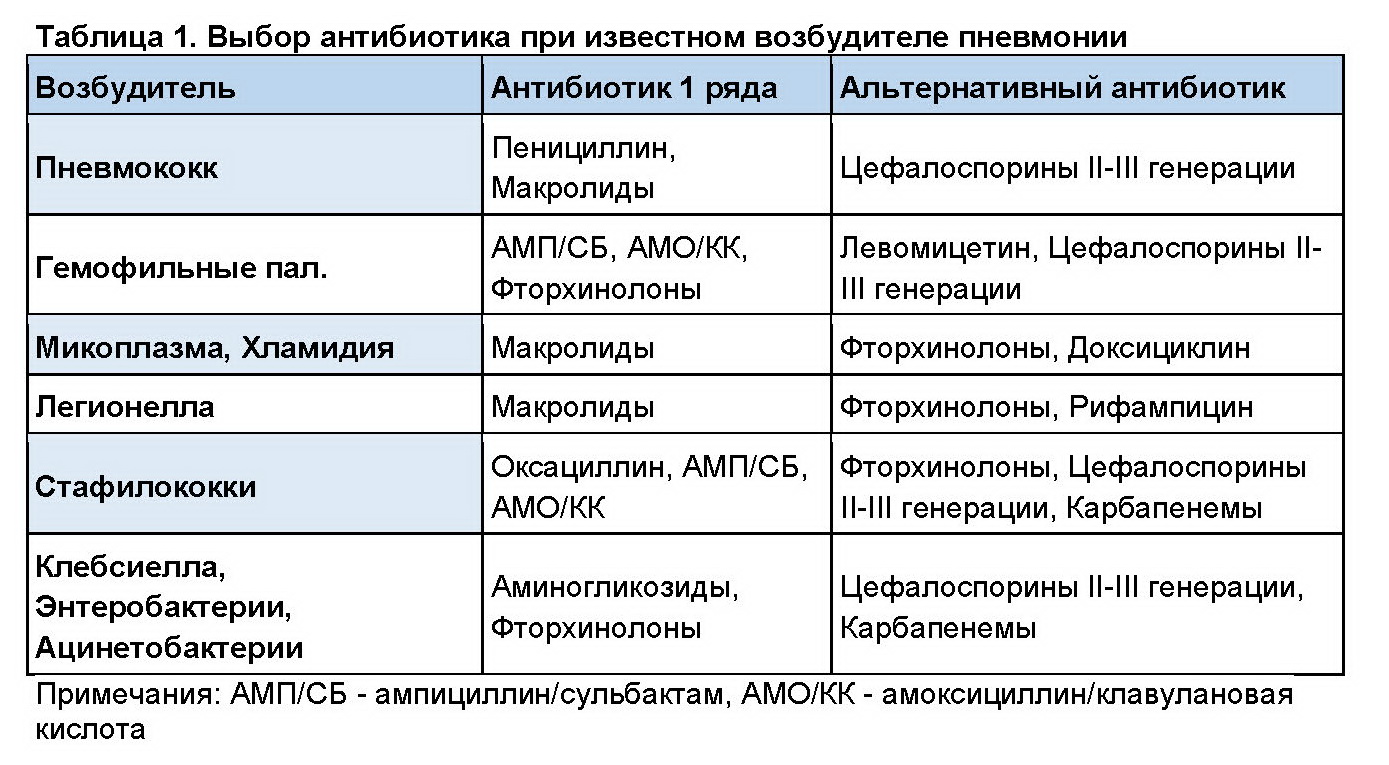 Вам необходимо произвести обзорный снимок грудной клетки – для исключения туберкулеза. В том случае, если кашель не продуктивен и применение отхаркивающих средств не оказало желаемого эффекта, то показано применение противокашлевых препаратов (тузупрекс, седотуссин, синекод).
Вам необходимо произвести обзорный снимок грудной клетки – для исключения туберкулеза. В том случае, если кашель не продуктивен и применение отхаркивающих средств не оказало желаемого эффекта, то показано применение противокашлевых препаратов (тузупрекс, седотуссин, синекод).
сильный, частый, влажный, иной раз до рвоты, кашель с самого начала болезни и на протяжении уже двух недель, температура появилась тока в конце второй недели и не высокая и еще дискомфорт, даже побаливает при кашле в области груди и живота, и со спины, как быть?
Рекомендуется проконсультироваться с врачом пульмонологом для проведения осмотра и обследования: общий анализ крови и рентген грудной клетки, необходимо исключить воспаление легких и туберкулез. Только после получения результатов обследования врач поставит точный диагноз и назначит корректное лечение.
здравствуйте, я интересовалась по поводу кашля, ходила в больницу, поставили диагноз острый трахеобронхит, прописали лекарства( флемоксин солютаб, линкас, грудной сбор), принимала их в течении недели, но кашель так и не прошел.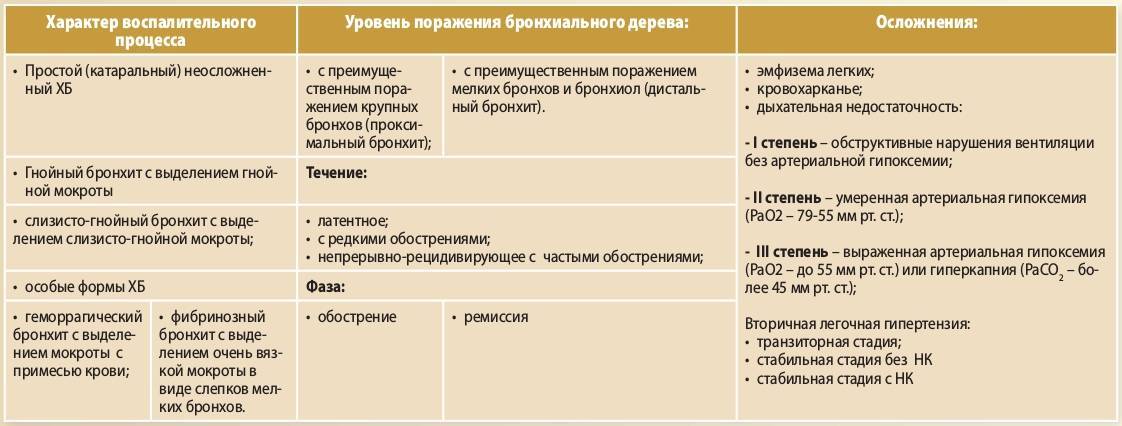
При данном заболевании кашель может оставаться после клинического выздоровления еще в течение месяца. Для устранения каля необходимо использовать муколитические препараты(лазолван, бромгексин), ингаляции. В случае непродуктивного длительного кашля необходимо с лечащим врачом терапевтом рассмотреть возможность применения противокашлевых препаратов.
уже второй месяц мучает кашель иной раз доходящий до рвоты, сначала поставили диагноз трахеобронхит, тока от лечения толку не было, сдала кучу анализов, рентген грудной клетки, все в норме. в итоге диагноза как то и нет, посоветовали обратится к аллергологу. как быть? и что сделать чтоб избавится от боли в ребрах.
Необходимо проконсультироваться с врачом аллергологом, т.к. длительный кашель может иметь аллергическую природу. Так же необходимо исключить коклюш, для этого проконсультируйтесь с врачом инфекционистом.
с середины мая мучает кашель, ни чего не помогает, по анализам здорова, во время кашля чувствую как повышается именно на тот момент температура и горло будто забито чем то, как избавится от этого недуга?
Уточните пожалуйста, делали ли Вы рентгенограмму органов грудной клетки, и если да, то каковы его результаты..gif)
В середине августа заболела, была температура и как всегда, поле температуры остался кашель. Рентген делала – все нормально, пила все отхаркивабщие средства, мекстуры, таблетки с термопсисом. Настойки пила, сирень, черемуха. Отхаркивается, хорошо отхаркивается, но кашель-то не проходит. Подскажите, пожалуйста, КАК ВЫЛЕЧИТЬ КАШЕЛЬ ДО КОНЦА.
В данном случае необходимо проведение физиопроцедур, ингаляции с препаратами разжижающими мокроту(лазолван, ферментные препараты), применение иммуностимулирующих препаратов (иммунал). Назначение курса медикаментозного лечения и исключения возможных противопоказаний для физиопроцедур.
Жительница Высокогорского района, перенесшая коронавирус: «Чувствовала себя будто избитой»
«Антибиотики оказались бессильны»Когда появились первые симптомы болезни, и как вы себя чувствовали на тот момент?
Казалось бы, мы соблюдали все меры безопасности, но коронавирус пришел и в нашу семью. У нас в селе переболели многие. Наверное, мы заразились от односельчан, потому что никуда далеко не выезжали.
У нас в селе переболели многие. Наверное, мы заразились от односельчан, потому что никуда далеко не выезжали.
Слабость дала о себе знать в конце мая — первых числах июня. Сначала болело все тело, особенно ноги. Болели даже веки. Чувствовала, что заболела, но температура тела держалась в пределах нормы. Через несколько дней она поднялась до 37 градусов.
Еще через несколько дней присоединились сухой кашель, озноб. Днем температура была около 38, к вечеру поднималась до 38,6 градуса. В такие моменты ноги горели огнем, было тяжело двигаться. Чувствовала себя буквально избитой. Пропали обоняние, вкус и аппетит.
В районной больнице прописали лекарства, и я лечилась дома. Пять дней пропила антибиотики, но они оказались бессильны против болезни, мне лучше не становилось. На четвертый день приема антибиотиков появилась боль в грудной клетке. В груди кололо после каждого приступа кашля.
Начала подозревать у себя воспаление легких, поэтому муж повез в больницу в Казань. Компьютерная томография показала, что легкие поражены на 25 процентов, мне сказали, что нужно ложиться в больницу. Тут же выдали направление в инфекционную больницу.
Компьютерная томография показала, что легкие поражены на 25 процентов, мне сказали, что нужно ложиться в больницу. Тут же выдали направление в инфекционную больницу.
Многие говорят, что тяжело попасть в больницу. Как быстро вам удалось пробиться к врачам?
Приехав в инфекционную, увидели, что около больницы встали в очередь 6-7 машин скорой помощи, есть и такие, как я, приехавшие самостоятельно. Около трех часов ждали, пока врач примет. С повышенной температурой было тяжело. Бросало то в жар, то в холод. Врачи не успевали, ведь больных приходило очень много. Машины «Скорой» приезжали одна за другой.
Когда очередь дошла до меня, первым делом взяли анализы. До получения результатов положили в палату, поставили систему, сделали укол антибиотика. В тот же день температура спала и больше не поднималась. За сутки результаты анализов были готовы — коронавирус подтвердился.
Вечером на машине скорой помощи меня отвезли в 7-ю городскую больницу Казани. Там тоже пришлось посидеть в очереди. В палате нас оказалось пять человек. В больнице был свой распорядок: в коридор не выходить, мыться можно только в душевой в палате.
«Особенная благодарность врачам и медсестрам! Каждое утро они заходили в палату в половине шестого утра и делали уколы, ставили системы. Им очень тяжело: целый день приходится работать в маске, защитном костюме, напоминающем комбинезон. Через специальные очки, которые в жару постоянно потеют, видны только глаза. Как они умудряются видеть через запотевшее стекло?»
Через несколько дней начал проявляться аппетит, вернулось обоняние, начала чувствовать вкус еды. В 7-й больнице кормили вкусно: первое и второе, постоянно давали фрукты. Еду приносили порционно в одноразовой посуде. Съедаешь, а посуду выбрасываешь в мусор.
Вы видели других больных?
В моей палате лежали два фельдшера скорой помощи и педиатр. И еще одна женщина из другого района. У нее было поражено 75 процентов легких. Она до последнего не верила в существование коронавируса, думала, что все это не более чем политическая игра. Два дня она ходила на работу с высокой температурой. Итог неутешительный — ее привезли в больницу на «Скорой» в тяжелом состоянии.
И еще одна женщина из другого района. У нее было поражено 75 процентов легких. Она до последнего не верила в существование коронавируса, думала, что все это не более чем политическая игра. Два дня она ходила на работу с высокой температурой. Итог неутешительный — ее привезли в больницу на «Скорой» в тяжелом состоянии.
Сколько дней вы пролежали в больнице?
Сутки в инфекционной и тринадцать дней в 7-й горбольнице.
«Муж выздоровел за неделю»Коронавирусом заразились и другие члены семьи?
Переболела вся семья. Муж и дети перенесли болезнь в легкой форме, к счастью.
Как проходит легкая форма?
У младшего ребенка температуры не было. Немного ослаб, пропало обоняние. Давала противовирусный препарат, который мне выписывал врач районной больницы, через несколько дней он выздоровел. Старший переболел примерно так же, только два дня температурил. За неделю дети справились с болезнью и со всеми симптомами.
У мужа симптоматика была схожа с моей: болело тело, знобило. Наверное, температура скакала. По телефону сказала ему, какие лекарства дают мне в больнице, он их купил и выздоровел за неделю. Перенес болезнь на ногах.
Сколько лет вашим детям?
Младший учится в школе, а старший уже закончил.
А сколько лет вам?
Мне 45.
У вас есть хронические заболевания?
Нет.
Вы сказали, что во время болезни пропало обоняние. Какие запахи вы не ощущали?
Для проверки я побрызгалась духами — аромата не ощутила вовсе.
Вы не впали в депрессию?
Нет, такого не было. Поначалу наблюдался упадок сил, постоянно сильно потела. По несколько раз на дню меняла одежду. Позже состояние намного улучшилось.
Как сейчас себя чувствуете?
Сейчас все хорошо, слава Аллаху! Две недели назад вышла на работу. Слабость еще осталась, иногда есть потливость, иногда чуть кашляю.![]() Сказали, что для полного выздоровления легких нужен как минимум месяц. Боюсь сквозняков и кондиционеров.
Сказали, что для полного выздоровления легких нужен как минимум месяц. Боюсь сквозняков и кондиционеров.
Что вы посоветуете другим людям?
Верьте: болезнь существует. Это не игра. Во время пандемии советую избегать людных мест, не устраивать застолья с многочисленными гостями. Один зараженный может заразить целую группу. В начале болезни симптомы не особо выделяются, а риск заражения большой. Как известно, береженого бог бережет.
Когда можно давать антибиотики детям
Антибактериальные препараты следует применять только при инфекциях, вызываемых бактериями.
В стационаре при тяжелых и угрожающих жизни инфекционных заболеваниях (например, менингите — воспалении оболочек мозга, пневмонии — воспалении легких и др.) ответственность за правильность выбора лекарства целиком лежит на враче, который основывается на данных наблюдения за пациентом (клинической картине) и на результатах специальных исследований.
При легких инфекциях, протекающих в»домашних» (амбулаторных) условиях, нередко родители сами просят врача назначить антибиотик. Правильно ли это?
Правильно ли это?
Насморк и бронхит
При остром рините (насморке) и бронхите антибактериальные препараты не показаны. На практике все происходит по-другому: один-два дня повышенной температуры и кашля у ребенка родители, как правило, не дают малышу антибактериальные препараты. Но затем они начинают опасаться, что бронхит осложнится пневмонией, и решают использовать антибиотики. Здесь стоит отметить, что такое осложнение возможно, однако оно практически не зависит от предшествовавшего приема антибактериальных препаратов. Основными признаками развития пневмонии служит ухудшение состояния (дальнейшее повышение температуры тела, усиление кашля, появление одышки). В такой ситуации надо немедленно вызвать врача, который решит, надо ли корректировать лечение.
Если же состояние не ухудшается, но и существенно не улучшается, то очевидной причины для назначения антибактериальных препаратов нет. Тем не менее, именно в этот период некоторые родители не выдерживают и начинают давать препараты детям «на всякий случай».
Особо следует отметить, что очень популярный критерий назначения антибактериальных препаратов при вирусных инфекциях — сохранение повышенной температуры в течение 3-х дней — ровным счетом ничем не обоснован. Естественная длительность лихорадочного периода при вирусных инфекциях дыхательных путей у детей значительно варьирует, возможны колебания от 3 до 7 дней, а иногда и больше. Более длительное сохранение так называемой субфебрильной температуры (37,0-37,50С) вовсе не обязательно связано с развитием бактериальных осложнений, а может быть следствием совершенно других причин. В таких ситуациях применение антибиотиков обречено на провал.
Типичным признаком вирусной инфекции является сохраняющийся кашель на фоне улучшения общего состояния и нормализации температуры тела. Необходимо помнить, что антибактериальные препараты не являются противокашлевыми средствами. У родителей в этой ситуации есть широкие возможности по применению народных противокашлевых средств.
Кашель является естественным защитным механизмом, и исчезает последним из всех симптомов заболевания.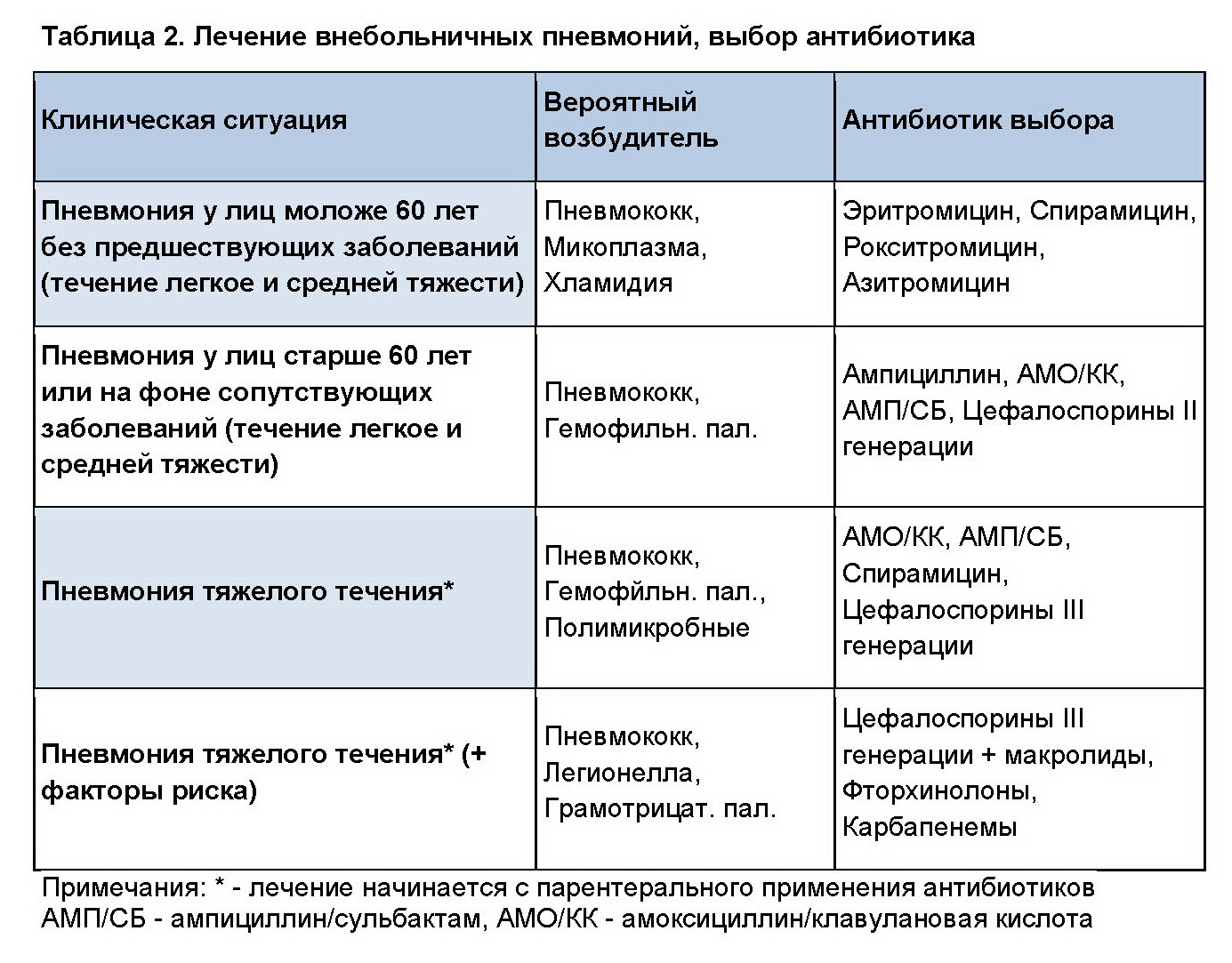 Однако если у ребенка интенсивный кашель сохраняется 3-4 и более недель, надо искать его причину.
Однако если у ребенка интенсивный кашель сохраняется 3-4 и более недель, надо искать его причину.
Отит
При остром отите тактика антибактериальной терапии иная, поскольку вероятность бактериальной природы этого заболевания достигает 40-60%. Учитывая это, до недавнего времени антибактериальные препараты назначались всем заболевшим.
Как показывает практика, для острого отита характерны интенсивные боли в первые 24-48 ч, затем у большинства детей состояние значительно улучшается и заболевание проходит самостоятельно. Спустя 48 часов симптомы сохраняются лишь у трети маленьких пациентов.
Существуют интересные расчеты, показывающие, что если антибактериальные препараты назначать всем детям с острым отитом, то некоторую помощь (сокращение лихорадочного периода и длительности болей) они могут оказать только тем пациентам, у которых не должно было произойти самостоятельного быстрого выздоровления. Таким может быть лишь 1 ребенок из 20.
Что же будет с остальными 19-ю детьми? При приеме современных препаратов группы пенициллинов, таких как амоксициллин или аугментин, ничего особо страшного не произойдет. У 2-3 детей может развиться понос или появятся кожные высыпания, которые быстро исчезнут после отмены препаратов, но выздоровление не ускорится. Как и в случае с бронхитом, назначение антибактериальных препаратов при отите не предотвращает развития гнойных осложнений. Осложненные формы отита с одинаковой частотой развиваются как у детей, получавших, так и у не получавших антибактериальные препараты.
У 2-3 детей может развиться понос или появятся кожные высыпания, которые быстро исчезнут после отмены препаратов, но выздоровление не ускорится. Как и в случае с бронхитом, назначение антибактериальных препаратов при отите не предотвращает развития гнойных осложнений. Осложненные формы отита с одинаковой частотой развиваются как у детей, получавших, так и у не получавших антибактериальные препараты.
К настоящему времени выработана новая тактика назначения антибактериальных препаратов при остром отите. Антибактериальные препараты целесообразно назначать всем детям в возрасте до 6 месяцев даже при сомнительном диагнозе острого отита (выяснить, что у маленького ребенка болит именно ухо, не так просто).
В возрасте от 6 месяцев до 2-х лет при сомнительном диагнозе (или легком течении) острого среднего отита назначение антибиотиков можно отложить, ограничившись наблюдением за ребенком — так называемая выжидательная тактика. Естественно, во время наблюдения детям необходимо давать обезболивающие препараты и, по необходимости, жаропонижающие..gif) Если в течение 24-48 ч его состояние не улучшится, то необходимо начать антибактериальную терапию.
Если в течение 24-48 ч его состояние не улучшится, то необходимо начать антибактериальную терапию.
Конечно, в этом случае к родителям предъявляются повышенные требования. Прежде всего, необходимо обсудить с врачом, когда давать антибиотики, и уточнить, на какие признаки заболевания следует обращать внимание. Главное, уметь объективно оценить динамику боли, ее усиление или уменьшение, и вовремя заметить появление новых признаков болезни — кашля, сыпи и др. У родителей должна быть возможность связаться с врачом по телефону, а также иметься в наличии выписанный рецепт на антибиотик.
У детей старше 2 лет выжидание и наблюдение в течение 48 часов является самой предпочтительной тактикой, за исключением случаев тяжелого течения (температура выше 390С, интенсивные боли) болезни.
Воспаление легких
При диагнозе пневмония или серьезных подозрениях на эту патологию тактика антибактериальной терапии отличается от двух предыдущих случаев.
Для отдельных возрастных групп детей характерны некоторые особенности преобладающих возбудителей болезни. Так, в возрасте до 5-6 лет, по данным некоторых исследователей, до 50% случаев пневмонии могут вызываться вирусами. В более старшем возрасте вероятность вирусной природы пневмонии существенно снижается и возрастает роль бактерий (пневмококков) в развитии воспаления легких. Тем не менее, во всех возрастных группах частым возбудителем данного заболевания является пневмококк, который обуславливает тяжелое течение заболевания. Именно поэтому пневмония является безусловным показанием для назначения антибактериальной терапии.
Так, в возрасте до 5-6 лет, по данным некоторых исследователей, до 50% случаев пневмонии могут вызываться вирусами. В более старшем возрасте вероятность вирусной природы пневмонии существенно снижается и возрастает роль бактерий (пневмококков) в развитии воспаления легких. Тем не менее, во всех возрастных группах частым возбудителем данного заболевания является пневмококк, который обуславливает тяжелое течение заболевания. Именно поэтому пневмония является безусловным показанием для назначения антибактериальной терапии.
Коклюш — НЦЗД
Коклюш является одной из частых причин кашля у детей и взрослых. Типичное проявление коклюша — приступообразный кашель с характерным звуком на вдохе. У малышей первых месяцев жизни коклюш может протекать с остановками дыхания, что очень опасно.
Как ребенок может заразиться коклюшем?
Возбудитель коклюша — бактерия Bordetella pertussis. Заразиться коклюшем ребенок может только от больного человека: инфекция передается воздушно-капельным путем во время чихания, кашля, смеха. Поскольку коклюш у старших детей и взрослых часто протекает стерто, только с небольшим кашлем, они, ничего не подозревая, могут передать инфекцию ребенку. Если член семьи переносит коклюш, то непривитый от коклюша ребенок заболеет с вероятностью около 80 %.
Поскольку коклюш у старших детей и взрослых часто протекает стерто, только с небольшим кашлем, они, ничего не подозревая, могут передать инфекцию ребенку. Если член семьи переносит коклюш, то непривитый от коклюша ребенок заболеет с вероятностью около 80 %.
Первые симптомы коклюша в среднем появляются через 7—10 дней, иногда и через 21 день после заражения. Больной человек заразен с момента появления насморка и до пятого дня приема антибиотика.
Может ли привитый от коклюша ребенок заразиться коклюшем?
Компонент против коклюша входит в состав многих вакцин, например, АКДС, Инфанрикс, Пентаксим. По календарю вакцинация от коклюша проводится в 3, 4½ , 6 месяцев и далее ревакцинация в 1½ года. Вакцинация довольно надежно защищает ребенка от коклюша в течение нескольких лет, но по истечении 3—5 лет уровень защиты падает. Поэтому коклюшем часто заболевают дети до 6 месяцев, которые еще не прошли полный курс вакцинации, и дети старше 6—7 лет, которые получили последнюю вакцину от коклюша в возрасте 1½ лет. Привитый от коклюша ребенок, как правило, болеет этой инфекцией легче, чем ребенок, не получивший вакцину.
Привитый от коклюша ребенок, как правило, болеет этой инфекцией легче, чем ребенок, не получивший вакцину.
Как протекает коклюш?
Обычно картина коклюша разворачивается в течение 1—3 недель.
Сначала у ребенка немного повышается температура тела (возникает субфебрилитет), появляются небольшой насморк и покашливание. Через 1—2 недели кашель усиливается, ребенка начинаются мучить приступы кашля, которые могут продолжаться более одной минуты, приступы кашля могут сопровождаться покраснением лица, одышкой, остановками дыхания, рвотой, а между кашлевыми толчками возникают шумные вдохи, которые называются репризами. Между приступами кашля ребенок обычно чувствует себя хорошо. На фоне коклюша у ребенка может развиться пневмония, что проявится новым подъемом температуры тела и ухудшением самочувствия. У детей младше года коклюш осложняется пневмонией в одном из пяти случаев.
Выздоравливать от коклюша ребенок начинает через 3—4 недели, когда приступы кашля с репризами прекращаются, но кашель иногда может сохраняться еще в течение 1—3 месяцев.
Дети первых месяцев жизни могут болеть коклюшем по-другому. Типичных приступов кашля у них иногда нет. Вместо кашля или на его фоне у них могут возникать приступы остановки дыхания (апноэ).
Не стоит откладывать консультацию врача, если у ребенка появились приступы кашля, кашель до рвоты, кашель с репризами, одышка или апноэ, или если ребенок очень вялый.
Как убедиться, что у ребенка коклюш?
Обратитесь с ребенком к врачу. При подозрении на коклюш врач возьмет анализы крови на антитела к возбудителю коклюша и/или мазок из носоглотки на ПЦР на коклюш. Может потребоваться рентгенография легких.
Какое лечение требуется при коклюше?
Если диагноз коклюша установлен в течение первого месяца болезни, врач назначит ребенку антибиотик. Обязательно соблюдайте режим приема антибиотика, который рекомендовал врач. Антибиотик немного укорачивает длительность болезни и уменьшает контагиозность (заразность) болезни. К сожалению, несмотря на вовремя назначенный антибиотик, инфекция может протекать довольно длительно.
Чтобы облегчить приступы кашля, врач может назначить ингаляции и капли от кашля.
Для того чтобы не провоцировать рвоту, родителям рекомендуется кормить и поить ребенка часто и малыми порциями.
Табачный дым — серьезный провокатор приступов кашля, поэтому постарайтесь сделать так, чтобы ребенок не подвергался пассивному курению.
Коклюш: профилактика и лечение
По данным ВОЗ, в мире ежегодно от коклюша умирает 500-600 тысяч детей
Коклюш – заболевание бактериальное, оно передается от человека к человеку, но во внешней среде микробы коклюша, бактерии Борде-Жонгу, не стойки, поэтому передается заболевание только при тесном контакте воздушно-капельным путем: чтобы заразиться, с больным надо поиграть или пообщаться. Нельзя «подхватить» коклюш, просто проходя по улице мимо источника инфекции. Источником заражения служит только больной. При кашле, чиханье, крике, разговоре брызги слюны, содержащие заразное начало, попадают на слизистую оболочку здоровых людей и заражают их. Самое опасное то, что бактерии выделяются примерно за неделю до начала клинических проявлений. Человек остается заразным около двух – трех недель во время заболевания. Коклюш особенно опасен для детей до двух лет.
Самое опасное то, что бактерии выделяются примерно за неделю до начала клинических проявлений. Человек остается заразным около двух – трех недель во время заболевания. Коклюш особенно опасен для детей до двух лет.
Вывод 1: надо внимательно следить за тем, с кем играет маленький ребенок или находится в одной комнате, и не позволять общаться с кашляющими детьми.
Как развивается болезнь
Бактерии Борде-Жонгу проникают в организм через верхние дыхательные пути. Там они селятся в стенках бронхов. Сильнее поражены мелкие бронхи и бронхиолы: там возникают очаги некроза (отмирание). Раздражение с рецепторов в дыхательных путях передается на центр кашля в мозг. Токсины, выделяемые в кровь микробами коклюша, тоже раздражают кашлевой центр в продолговатом мозгу. Постепенно формируется очаг доминантного возбуждения (как при эпилепсии). Иммунная система борется с бактериями и через короткое время их в организме уже не остается, но кашлевой центр (очаг) остается с возбуждением и клиника коклюша продолжается.
Вывод 2: антибиотиками коклюш лечить можно, но только на ранней стадии. К моменту, когда обычно ставится диагноз, то есть на второй неделе судорожного периода, он уже не является средством выбора.
Клинические проявления коклюша
Как говорят люди в Азии, коклюш — это 100-дневный кашель, так как коклюш имеет длительное течение, то есть это очень длительный кашель.
Заболевание делят на несколько периодов:
- инкубация;
- катаральный период;
- спазматический период;
- разрешение.
Длительность каждого периода различная, зависит от возраста больного и тяжести коклюша.
Инкубационный период коклюша: может продолжаться от 4 дней до двух недель, чаще – около недели. Это время, когда еще нет никаких клинических проявлений, но ребенок уже болен и даже заразен.
Катаральный период: заболевание начинаетсяс легких катаральных явлений, это как раз момент, когда бактерии размножаются в стенке дыхательных путей. Но проявления незначительны: легкий насморк, незначительный кашель без мокроты, и родители обычно не волнуются: лечат насморк и дают отхаркивающие. Но кашель, который с самого начала сухой, не смягчается, мокрота не появляется.
Но проявления незначительны: легкий насморк, незначительный кашель без мокроты, и родители обычно не волнуются: лечат насморк и дают отхаркивающие. Но кашель, который с самого начала сухой, не смягчается, мокрота не появляется.
Вывод 3: если есть основания подозревать заражение коклюшем ребенка (близкий контакт с больным, эпидемия в группе детского сада), можно сдать посев во время инкубационного периода, диагностировать коклюш и принимать антибиотики, когда бактерии Борде-Жонгу еще в организме. Это будет эффективно, тяжесть заболевания значительно снизится.
Спазматический период коклюша: кашлевых толчков за один приступ становится все больше, ребенок уже и вдохнуть не успевает. Больше всего картина каждого приступа напоминает кашель, когда человек чем-то подавился. Каждый кашлевой толчок – это короткий выдох. Кажется, что воздуха в легких больше не остается, а голосовые связки сомкнуты, кашель продолжается. Наконец удается вдохнуть, но со свистом или хрипом, это называется репризой. Сухой продолжительный кашель в сочетании с репризами – классическая клиническая картина судорожного периода коклюша. После вдоха кашель продолжается, иногда за один приступ бывает до 3–4 реприз. В тяжелых случаях заболевания приступ может длиться до 4 минут. Давление в венах головы и на лице повышается, лицо больного ребенка краснеет, иногда даже происходят точечные кровоизлияния в капилляры кожи и глаз. При кашле больной ребенок может сильно высовывать язык, из глаз текут слезы. Приступ или прекращается постепенно или разрешается рвотой. Во время кашля иногда травмируется уздечка языка. Таких приступов может быть всего несколько в день при легком течении, а может быть до нескольких десятков при тяжелом заболевании коклюшем. При легком и среднетяжелом течении коклюша общее состояние детей между приступами не меняется: они хорошо себя чувствуют, играют. При тяжелом течении больные подавлены, они очень устают во время кашля, плохо спят ночью, проявляют тревожность и боятся приступов. Так как кашель при коклюше возникает из-за активации кашлевого центра, раздражение других центров головного мозга может спровоцировать приступ, а увлечение чем-то снимает доминантное раздражение и уменьшает вероятность приступа кашля.
Сухой продолжительный кашель в сочетании с репризами – классическая клиническая картина судорожного периода коклюша. После вдоха кашель продолжается, иногда за один приступ бывает до 3–4 реприз. В тяжелых случаях заболевания приступ может длиться до 4 минут. Давление в венах головы и на лице повышается, лицо больного ребенка краснеет, иногда даже происходят точечные кровоизлияния в капилляры кожи и глаз. При кашле больной ребенок может сильно высовывать язык, из глаз текут слезы. Приступ или прекращается постепенно или разрешается рвотой. Во время кашля иногда травмируется уздечка языка. Таких приступов может быть всего несколько в день при легком течении, а может быть до нескольких десятков при тяжелом заболевании коклюшем. При легком и среднетяжелом течении коклюша общее состояние детей между приступами не меняется: они хорошо себя чувствуют, играют. При тяжелом течении больные подавлены, они очень устают во время кашля, плохо спят ночью, проявляют тревожность и боятся приступов. Так как кашель при коклюше возникает из-за активации кашлевого центра, раздражение других центров головного мозга может спровоцировать приступ, а увлечение чем-то снимает доминантное раздражение и уменьшает вероятность приступа кашля.
Вывод 4: займите ребенка чем-нибудь. Любые сильные и положительные эмоциональные нагрузки могут способствовать быстрому выздоровлению
Период разрешения. Постепенно частота приступов снижается, сами приступы укорачиваются. «Коклюшный» кашель постепенно сменяется обыкновенным, который продолжается еще около двух недель. Так как кашлевой центр раздражен, возобновление характерного кашля возможно при любой простуде. Это не возвращение коклюша, а реакция выздоровевшего, но не восстановившегося организма на новый раздражитель.
Коклюш у грудных детей
Коклюш у детей до года представляет собой серьезную угрозу для жизни малыша. Отмечается молниеносная форма инфекции, при которой инкубационный период может отсутствовать, а катаральный период сводится к нескольким часам. Быстро возникают нарастающие спазмы дыхательных путей. Присоединяется сердечнососудистая патология. На фоне судорожного синдрома может наступить клиническая смерть. Требуется экстренное помещение малыша в специализированный стационар. Очень часто коклюш у грудных детей протекает в так называемой маскированной форме. Отсутствуют выраженные репризы при приступах кашля. Вместо них наблюдается внезапная остановка дыхания после длительного приступа крика и истерики после нескольких кашлевых толчков. Наблюдается нарушение кровоснабжения мозговых структур и сердечной мышцы. Возникает судорожный синдром, лицо младенца синеет.
Очень часто коклюш у грудных детей протекает в так называемой маскированной форме. Отсутствуют выраженные репризы при приступах кашля. Вместо них наблюдается внезапная остановка дыхания после длительного приступа крика и истерики после нескольких кашлевых толчков. Наблюдается нарушение кровоснабжения мозговых структур и сердечной мышцы. Возникает судорожный синдром, лицо младенца синеет.
Вывод 5: Для детей до года коклюш особенно опасен. У грудных детей часто не развивается полноценной клинической картины. Приступы кашля у малышей короче, реприз нет, но во время приступа может наступить остановка дыхания.
Что делать: если произошла остановка дыхания у грудного ребенка на фоне коклюша, необходимо срочно вызвать ему рвоту. Для этого надо надавить на корень языка. Активация рвотного центра может восстановить дыхание. Стоит распахнуть окно, вынести ребенка на улицу. При отсутствии эффекта от этих мер, надо сделать искусственное дыхание. Необходима срочная госпитализация. Последствия и осложнения: У детей первого года жизни коклюш опасен остановками дыхания во время приступов, длительность которых варьируется от нескольких секунд до нескольких минут. Из-за недостатка кислорода у них могут развиваться судороги скелетных мышц, энцефалопатия. Другие осложнения коклюша — это бронхит, плеврит, гнойный отит, ложный круп. Изредка возникают тяжелые осложнения, возникающие вследствие сильных кашлевых толчков (кровоизлияние в мозг, разрыв барабанных перепонок, пневмоторакс). На фоне ослабленного иммунитета и сокращения интенсивности движения лимфы в легочной ткани начинаются застойные явления. Самое частое осложнение коклюша — это пневмония при присоединении стафилококковой, стрептококковой, пневмококковой, гемофильной и синегнойной патогенной микрофлоры. Заболевание при тяжелой форме может приводить к длительной гипоксии, которая проявляется в нарушении кровоснабжения головного мозга и миокарда. Это может спровоцировать тяжелые последствия коклюша в виде структурных изменений, в том числе и расширении желудочков и предсердий сердца, нарушении мозговой активности.
Последствия и осложнения: У детей первого года жизни коклюш опасен остановками дыхания во время приступов, длительность которых варьируется от нескольких секунд до нескольких минут. Из-за недостатка кислорода у них могут развиваться судороги скелетных мышц, энцефалопатия. Другие осложнения коклюша — это бронхит, плеврит, гнойный отит, ложный круп. Изредка возникают тяжелые осложнения, возникающие вследствие сильных кашлевых толчков (кровоизлияние в мозг, разрыв барабанных перепонок, пневмоторакс). На фоне ослабленного иммунитета и сокращения интенсивности движения лимфы в легочной ткани начинаются застойные явления. Самое частое осложнение коклюша — это пневмония при присоединении стафилококковой, стрептококковой, пневмококковой, гемофильной и синегнойной патогенной микрофлоры. Заболевание при тяжелой форме может приводить к длительной гипоксии, которая проявляется в нарушении кровоснабжения головного мозга и миокарда. Это может спровоцировать тяжелые последствия коклюша в виде структурных изменений, в том числе и расширении желудочков и предсердий сердца, нарушении мозговой активности.
Вывод 6: после перенесенного коклюша, поинтересуйтесь у врача от каких инфекций нужно привить ребенка, чтобы избежать дальнейших осложнений (против гемофильной инфекции, пневмококковой и гриппа)
Диагностика: Первичный диагноз устанавливается исходя из клинической картины, общего анализа крови. Затем для уточнения диагноза проводится бактериологический посев мокроты или мазок из зева. Для более быстрого установления окончательного диагноза может быть проведен серологический анализ крови на предмет наличия специфических антител.
Лечение коклюша у детей: что же надо делать и что необходимо знать?
- Помнить о других людях – о тех, кто был в контакте с Вашим ребенком, и о тех, кто в этом контакте может оказаться – дитя изолировать, сообщить друзьям, что визиты нежелательны.
- Убить микроб – выбор антибиотика (возможных вариантов десятки), а также доза лекарства – это дело врача. Задача родителей добиться попадания препарата внутрь больного, соблюдать назначенные дозы, кратность и сроки приема.
 (Убить коклюшную палочку несложно, хотя и не все антибиотики на нее действуют. Но в периоде спазматического кашля никакого эффекта – в виде уменьшения частоты и длительности приступов – заметить не удается. И мы уже понимаем почему – ведь кашель не из за микроба, а из за поражения клеток кашлевого центра. Главная цель приема антибиотиков в этом периоде – сделать больного не заразным)
(Убить коклюшную палочку несложно, хотя и не все антибиотики на нее действуют. Но в периоде спазматического кашля никакого эффекта – в виде уменьшения частоты и длительности приступов – заметить не удается. И мы уже понимаем почему – ведь кашель не из за микроба, а из за поражения клеток кашлевого центра. Главная цель приема антибиотиков в этом периоде – сделать больного не заразным) - Относится к болезни философски и отдавать себе отчет в том, что коклюш управляем лишь на этапе профилактики. Но, ежели заболели, – время оказывается одним из главных факторов на пути к выздоровлению. Короче говоря, пока свое не откашляет – ни на какие таблетки особо надеяться не стоит. (Так как кашель имеет центральный генез, то есть возникает не из-за воспаления в дыхательных путях, а из-за раздражения центра кашля в мозгу, отхаркивающие препараты не показаны. Противопоказаны средства стимулирующие кашель: горчичники и банки)
- Следует знать, что приступы кашля могут провоцировать: физическая нагрузка, чихание, жевание, глотание, отрицательные эмоции.
 Выводы из этих знаний вполне логичны: не устраивать активных игр с беганьем, прыганьем и с катанием; всячески избегать пыли, удалять ребенка из комнаты на время уборки; стараться, чтобы предлагаемая ребенку пища не требовала особого жевания и уж, по крайней мере, на время болезни, забыть о жевательных резинках.(С учетом предыдущего пункта, кормление ребенка с коклюшем составляет особую проблему. Для некоторых детей сам процесс поглощения пищи становится настолько страшным, что даже упоминание о еде (например, произнесенная мамой фраза: «пойдем кушать») вызывает приступ кашля. К счастью это бывает редко, но вот кашель после еды и рвота всем, что съел – явление довольно распространенное. Не следует давать сразу много еды – даже если хочет есть много. Чем дольше будет жевать и чем больше съест – тем больше вероятность и приступа и рвоты. Поэтому, лучше кормить чаще, но понемногу. В принципе, кашель с рвотой после него редко бывает 2 раза подряд – т.е. если после приступа рвота была, то следующие 2 3 приступа будут легче)
Выводы из этих знаний вполне логичны: не устраивать активных игр с беганьем, прыганьем и с катанием; всячески избегать пыли, удалять ребенка из комнаты на время уборки; стараться, чтобы предлагаемая ребенку пища не требовала особого жевания и уж, по крайней мере, на время болезни, забыть о жевательных резинках.(С учетом предыдущего пункта, кормление ребенка с коклюшем составляет особую проблему. Для некоторых детей сам процесс поглощения пищи становится настолько страшным, что даже упоминание о еде (например, произнесенная мамой фраза: «пойдем кушать») вызывает приступ кашля. К счастью это бывает редко, но вот кашель после еды и рвота всем, что съел – явление довольно распространенное. Не следует давать сразу много еды – даже если хочет есть много. Чем дольше будет жевать и чем больше съест – тем больше вероятность и приступа и рвоты. Поэтому, лучше кормить чаще, но понемногу. В принципе, кашель с рвотой после него редко бывает 2 раза подряд – т.е. если после приступа рвота была, то следующие 2 3 приступа будут легче) - Один из наиглавнейших факторов в лечении коклюша – правильный ответ на вопрос «чем дышать?» Чем суше воздух и чем теплее в комнате, где находится ребенок – тем гуще мокрота, тем больше вероятность и увеличения частоты приступов, и развития осложнений.
 Но ведь традиционные действия при появлении кашля у ребенка заключаются в том, чтобы подержать его дома. И неудивительно, что после месяца кашляния взаперти, без прогулок и свежего воздуха, якобы «бронхит» который, на, самом деле, был легким коклюшом, заканчивается воспалением легких. Поэтому необходимо помнить и понимать, что свежий воздух является обязательным условием правильной помощи ребенку не только при коклюше, но и при других болезнях, сопровождающихся кашлем и при бронхите, и при трахеите, и при аллергических поражениях дыхательных путей, и при воспалении легких. Но, поскольку упомянутые нами «другие болезни» проходят несравнимо быстрее, чем коклюш, то и отрицательные последствия домашнего режима проявляются не так часто. Таким образом, если уж диагностирован коклюш, то все родственники больного должны быть мобилизованы для того, чтобы по очереди с ребенком гулять. В летнее время, конечно же, не целесообразно быть там, где сухо и тепло, необходимо вставать пораньше, пока влажно и прохладно и в обязательном порядке подольше гулять перед сном.
Но ведь традиционные действия при появлении кашля у ребенка заключаются в том, чтобы подержать его дома. И неудивительно, что после месяца кашляния взаперти, без прогулок и свежего воздуха, якобы «бронхит» который, на, самом деле, был легким коклюшом, заканчивается воспалением легких. Поэтому необходимо помнить и понимать, что свежий воздух является обязательным условием правильной помощи ребенку не только при коклюше, но и при других болезнях, сопровождающихся кашлем и при бронхите, и при трахеите, и при аллергических поражениях дыхательных путей, и при воспалении легких. Но, поскольку упомянутые нами «другие болезни» проходят несравнимо быстрее, чем коклюш, то и отрицательные последствия домашнего режима проявляются не так часто. Таким образом, если уж диагностирован коклюш, то все родственники больного должны быть мобилизованы для того, чтобы по очереди с ребенком гулять. В летнее время, конечно же, не целесообразно быть там, где сухо и тепло, необходимо вставать пораньше, пока влажно и прохладно и в обязательном порядке подольше гулять перед сном. Важно только не забывать о том, что во время гуляний следует избегать общения с другими детьми. Очень хорошо прогуливаться возле водоемов, если таковые имеются поблизости. А если не имеются, то вообще не плохо бы было уехать туда, где они есть – в деревню к бабушке, на дачу и т.п.
Важно только не забывать о том, что во время гуляний следует избегать общения с другими детьми. Очень хорошо прогуливаться возле водоемов, если таковые имеются поблизости. А если не имеются, то вообще не плохо бы было уехать туда, где они есть – в деревню к бабушке, на дачу и т.п. - Любая простуда, любое ОРЗ у ребенка с коклюшем многократно усиливает проявления самого коклюша и многократно увеличивает риск осложнений – все той же пневмонии. Меры профилактики достаточно стандартны – максимально сократить общение с другими людьми, даже если ребенок уже не заразен, не допускать переохлаждений, простудившихся взрослых изолировать.
- В принципе, никогда нельзя забывать о возможности развития воспаления легких, а мысль о том, что оно началось, должна появиться при: – повышении температуры тела на второй-третьей неделе болезни, особенно когда температура повысилась, а насморк при этом не появился; – внезапном учащении кашля и увеличении длительности приступов после того, как в течение нескольких дней становилось лучше или, по крайней мере, не становилось хуже; – изменении общего самочувствия – слабости, учащенном дыхании – в промежутках между приступами.
 Само собой разумеется, что диагноз воспаления легких поставит врач, если его вызвать, но коклюш ведь длится несколько месяцев, и лечится, чаще всего, в домашних условиях. Нередко бывает так, что родителям не очень то и удобно часто беспокоить врача, особенно когда диагноз вполне ясен, и не менее ясно, что для выздоровления нужно время и не малое. Перечисленные выше помогут родителям своевременно обратиться за помощью.
Само собой разумеется, что диагноз воспаления легких поставит врач, если его вызвать, но коклюш ведь длится несколько месяцев, и лечится, чаще всего, в домашних условиях. Нередко бывает так, что родителям не очень то и удобно часто беспокоить врача, особенно когда диагноз вполне ясен, и не менее ясно, что для выздоровления нужно время и не малое. Перечисленные выше помогут родителям своевременно обратиться за помощью. - В подавляющем большинстве случаев коклюш вполне благополучно лечится (или проходит сам по себе) в домашних условиях. Но, иногда, без больницы не обойтись. Так когда же? а) – коклюш у детей первого года жизни и особенно (!) первого полугодия – очень высок риск осложнений, да и заболевание в этом возрасте почти всегда протекает весьма тяжело; б) – вне зависимости от возраста, когда имеет место развитие осложнений или когда на фоне кашля появляются остановки дыхания. Вполне логично заметить следующее: никто и никогда не будет держать малыша в больнице до полного выздоровления.
 Но и врач больницы, и родители ребенка, прежде чем попрощаться друг с другом, должны быть в уверенности относительно того, что болезнь свой пик миновала (нет остановок дыхания, прошли осложнения, в течение нескольких дней количество приступов кашля стало уменьшаться). Антибиотиками и свежим воздухом лечение коклюша, разумеется, не ограничивается. Хотя из огромного арсенала лекарственных препаратов, помогающих при кашле, нет ни одного, способного существенно облегчить течение болезни. Выбор конкретного лекарства – дело врача, но родители должны знать следующее: даже если, с Вашей точки зрения, назначенное лекарство, например, бромгексин, не помогает вообще, это вовсе не говорит о нецелесообразности его приема. Дело в том, что механизм действия большинства отхаркивающих средств (и упомянутого нами бромгексина в том числе) основан на разжижении мокроты. Кашлять ребенок реже не станет, но вероятность осложнений уменьшится в несколько раз, поскольку именно густая слизь, нарушая проходимость бронхов, и является главной причиной развития воспаления легких
Но и врач больницы, и родители ребенка, прежде чем попрощаться друг с другом, должны быть в уверенности относительно того, что болезнь свой пик миновала (нет остановок дыхания, прошли осложнения, в течение нескольких дней количество приступов кашля стало уменьшаться). Антибиотиками и свежим воздухом лечение коклюша, разумеется, не ограничивается. Хотя из огромного арсенала лекарственных препаратов, помогающих при кашле, нет ни одного, способного существенно облегчить течение болезни. Выбор конкретного лекарства – дело врача, но родители должны знать следующее: даже если, с Вашей точки зрения, назначенное лекарство, например, бромгексин, не помогает вообще, это вовсе не говорит о нецелесообразности его приема. Дело в том, что механизм действия большинства отхаркивающих средств (и упомянутого нами бромгексина в том числе) основан на разжижении мокроты. Кашлять ребенок реже не станет, но вероятность осложнений уменьшится в несколько раз, поскольку именно густая слизь, нарушая проходимость бронхов, и является главной причиной развития воспаления легких
Профилактика коклюша
Коклюш у детей в последнее время приобретает все большую распространенность в виду большого количества отказов от вакцинации от этой инфекции./cropped-shot-of-young-woman-holding-medicine-capsule-and-glass-of-water-626541293-577cf39c3df78cb62c3ac6bc.jpg) Данная прививка предусмотрена в национальном календаре вакцинации детей. Однако многие родители считают данное мероприятие нецелесообразным и опасным. Правды ради, следует отметить, что, из трех компонентов этой вакцины, коклюшный переносится наиболее тяжело – т.е. именно с ним чаще всего бывают связаны все те неприятные ощущения, которые испытывает ребенок после вакцинации (недомогание, повышение температуры, снижение аппетита). В виду этих измышлений происходит сознательный отказ от вакцинации АКДС…. Согласно национальному календарю прививок вакцинация против коклюша проводится трехкратно в 3; 4,5 и 6 месяцев, с однократной ревакцинацией в возрасте 18 месяцев. Прививка защищает от этой болезни в раннем возрасте, когда она наиболее опасна. В России, наряду с отечественной вакциной АКДС (ассоциированный коклюшно-дифтерийно-столбнячный анатоксин), зарегистрированы зарубежные аналоги – ацеллюлярные вакцины «Пентаксим» «Тетракок», «Инфанрикс» и «Инфанрикс гекса». Определиться какой именно вакциной нужно прививать Вашего ребенка поможет участковый врач.
Данная прививка предусмотрена в национальном календаре вакцинации детей. Однако многие родители считают данное мероприятие нецелесообразным и опасным. Правды ради, следует отметить, что, из трех компонентов этой вакцины, коклюшный переносится наиболее тяжело – т.е. именно с ним чаще всего бывают связаны все те неприятные ощущения, которые испытывает ребенок после вакцинации (недомогание, повышение температуры, снижение аппетита). В виду этих измышлений происходит сознательный отказ от вакцинации АКДС…. Согласно национальному календарю прививок вакцинация против коклюша проводится трехкратно в 3; 4,5 и 6 месяцев, с однократной ревакцинацией в возрасте 18 месяцев. Прививка защищает от этой болезни в раннем возрасте, когда она наиболее опасна. В России, наряду с отечественной вакциной АКДС (ассоциированный коклюшно-дифтерийно-столбнячный анатоксин), зарегистрированы зарубежные аналоги – ацеллюлярные вакцины «Пентаксим» «Тетракок», «Инфанрикс» и «Инфанрикс гекса». Определиться какой именно вакциной нужно прививать Вашего ребенка поможет участковый врач.
Вывод 7: Не отказывайтесь от вакцинации свих детей. Именно вакцинация является единственным надежным средством профилактики коклюша! Конечно, привитые дети, в старшем возрасте могут заболеть коклюшем, но заболевание протекает несравнимо легче. Настолько, что диагноз «коклюш» устанавливается в десятки раз реже, чем это заболевание встречается на самом деле и протекает как банальное легкое ОРЗ без развития осложнений.
Пленкина Л.Л
Карась Н.А.
Levofloxacin (Systemic) | Memorial Sloan Kettering Cancer Center
Этот документ, предоставленный Lexicomp®, содержит всю необходимую информацию о препарате, включая показания, способ применения, побочные эффекты и случаи, при которых необходимо связаться с вашим поставщиком медицинских услуг.
Торговые наименования: США
Levaquin [DSC]
Торговые наименования: Канада
ACT Levofloxacin; APO-Levofloxacin; Auro-Levofloxacin; MYLAN-Levofloxacin [DSC]; PMS-Levofloxacin; RIVA-Levofloxacin; SANDOZ Levofloxacin; TEVA-Levofloxacin [DSC]
Предупреждение
- Данный препарат может вызвать такие тяжелые побочные эффекты, как воспаление или разрыв сухожилий; неврологические нарушения в руках, кистях, ногах или ступнях; нарушения со стороны нервной системы.
 Они могут возникать по отдельности или одновременно. Они могут возникнуть в диапазоне от нескольких часов до нескольких недель после начала приема данного препарата. Некоторые из перечисленных эффектов могут быть необратимыми и привести к инвалидности или летальному исходу.
Они могут возникать по отдельности или одновременно. Они могут возникнуть в диапазоне от нескольких часов до нескольких недель после начала приема данного препарата. Некоторые из перечисленных эффектов могут быть необратимыми и привести к инвалидности или летальному исходу. - Риск раздражения и разрыва сухожилий выше у лиц в возрасте старше 60 лет, у пациентов с пересаженным сердцем, почками или легкими или у лиц, принимающих стероидные лекарственные препараты. Нарушения со стороны сухожилий могут возникнуть в течение нескольких месяцев после лечения. При возникновении болевых ощущений, кровоподтеков или отечности в заднем отделе голеностопного, плечевого суставов, суставов кистей рук или других суставов немедленно обратитесь к своему врачу. Немедленно обратитесь к врачу, если вы не сможете двигать конечностью в суставе или переносить нагрузки на него, а также если вы услышите или почувствуете хруст или щелчок.
- При возникновении признаков неврологических нарушений немедленно свяжитесь с врачом.
 К ним может относиться непереносимость жары или холода, изменение тактильной чувствительности, ощущение жжения, онемения, покалывания, боль или слабость в руках, кистях рук, ногах или ступнях.
К ним может относиться непереносимость жары или холода, изменение тактильной чувствительности, ощущение жжения, онемения, покалывания, боль или слабость в руках, кистях рук, ногах или ступнях. - При возникновении признаков нарушений со стороны нервной системы немедленно свяжитесь с врачом. К ним могут относиться тревожность, ночные кошмары, нарушения сна, нарушения зрения, головокружение, спутанность сознания, нервозность или тревожное возбуждение, чувство беспокойства, галлюцинации (человек видит или слышит то, чего нет в действительности), появление или усугубление поведенческих или эмоциональных расстройств, таких как депрессия или мысли о самоубийстве, судороги или очень сильная головная боль.
- Не принимайте препарат, если у Вас тяжелая миастения. У людей с тяжелой миастенией, принимавших этот препарат, возникали очень тяжелые, иногда смертельно опасные, нарушения дыхания.
- При некоторых проблемах со здоровьем данный лекарственный препарат назначается только в случаях, когда применение других препаратов невозможно или неэффективно.
 Проконсультируйтесь с врачом и убедитесь, что польза от применения данного лекарственного препарата превышает риски.
Проконсультируйтесь с врачом и убедитесь, что польза от применения данного лекарственного препарата превышает риски.
Для чего используется этот лекарственный препарат?
- Применяется для лечения разных видов бактериальных инфекций.
Что необходимо сообщить врачу ПЕРЕД приемом данного препарата?
- Если у вас аллергия на данный препарат, любые его составляющие, другие препараты, продукты питания или вещества. Сообщите врачу о вашей аллергии и о том, как она проявлялась.
- Если у вас имеются любые из перечисленных ниже проблем со здоровьем: удлинение интервала QT на ЭКГ, пониженный уровень магния или пониженный уровень калия.
- Если у Вас когда-либо были любые из перечисленных проблем со здоровьем: неврологические нарушения или нарушения со стороны сухожилий.
- Если в прошлом у вас было раздражение или повреждение сухожилий во время приема этого или похожего лекарства.
- Если у вас аневризма аорты (вздутие или выпучивание аорты — основного кровеносного сосуда, выходящего из сердца) или вы находитесь в группе риска развития этого заболевания.
 Это подразумевает в том числе наличие других нарушений со стороны кровеносных сосудов, повышенного кровяного давления или определенных заболеваний, таких как синдром Марфана или синдром Элерса — Данлоса.
Это подразумевает в том числе наличие других нарушений со стороны кровеносных сосудов, повышенного кровяного давления или определенных заболеваний, таких как синдром Марфана или синдром Элерса — Данлоса. - Если Вы принимаете любые лекарственные препараты, которые могут вызвать определенный вид нарушения сердечного ритма (удлинение интервала QT). Существует много лекарственных препаратов, которые могут вызывать такие проблемы. Если Вы не уверены, проконсультируйтесь с врачом или фармацевтом.
- Если вы кормите ребенка грудью. В течение некоторого времени после применения препарата вам может потребоваться отказаться от кормления грудью.
Данный список лекарств и заболеваний, которые могут неблагоприятно сочетаться с приемом данного препарата, не является исчерпывающим.
Расскажите своему врачу и фармацевту о всех лекарственных препаратах, которые вы принимаете (как рецептурных, так и безрецептурных, натуральных препаратах и витаминах), а также о своих проблемах со здоровьем..jpg) Вам необходимо удостовериться, что прием данного препарата безопасен при ваших заболеваниях и в сочетании с другими лекарственными препаратами, которые вы уже принимаете. Не начинайте и не прекращайте прием какого-либо лекарственного препарата, а также не меняйте дозировку без согласования с врачом.
Вам необходимо удостовериться, что прием данного препарата безопасен при ваших заболеваниях и в сочетании с другими лекарственными препаратами, которые вы уже принимаете. Не начинайте и не прекращайте прием какого-либо лекарственного препарата, а также не меняйте дозировку без согласования с врачом.
Что мне необходимо знать или делать, пока я принимаю данный препарат?
- Сообщите всем обслуживающим Вас медицинским работникам о том, что Вы принимаете этот препарат. Это врачи, медсестры, фармацевты и стоматологи.
- Избегайте вождения транспортных средств, а также прочих занятий, требующих повышенного внимания, пока вы не увидите, как на вас влияет данный препарат.
- Этот лекарственный препарат может влиять на результаты некоторых лабораторных анализов. Сообщите всем обслуживающим Вас медицинским работникам и сотрудникам лабораторий о том, что Вы принимаете этот препарат.
- Применение лекарственных препаратов, подобных этому, сопровождалось повышением или снижением уровня сахара в крови.
 В большинстве случаев снижение уровня сахара в крови наблюдалось у пациентов с сахарным диабетом, которые получали лечение сахароснижающими препаратами, такими как инсулин. Выраженное снижение уровня сахара в крови приводило к коме и в некоторых случаях к смерти. Контролируйте уровень сахара в крови в соответствии с указаниями врача.
В большинстве случаев снижение уровня сахара в крови наблюдалось у пациентов с сахарным диабетом, которые получали лечение сахароснижающими препаратами, такими как инсулин. Выраженное снижение уровня сахара в крови приводило к коме и в некоторых случаях к смерти. Контролируйте уровень сахара в крови в соответствии с указаниями врача. - Проконсультируйтесь с врачом, если у Вас появились признаки повышенного или пониженного содержания сахара в крови, такие как фруктовый запах изо рта, головокружение, учащенное дыхание, тахикардия, спутанность сознания, сонливость, чувство слабости, гиперемия, головная боль, усиление чувства жажды или голода, частое мочеиспускание, дрожь или потливость.
- Выполняйте анализы крови в соответствии с указаниями врача. Проконсультируйтесь с лечащим врачом.
- Не применяйте дольше назначенного времени. Возможно возникновение вторичной инфекции.
- Вы может быстро обгореть. Избегайте прямого солнечного света, солнечных ламп и соляриев для загара.
 Используйте солнцезащитные зонты, носите одежду длинную одежду и солнцезащитные очки.
Используйте солнцезащитные зонты, носите одежду длинную одежду и солнцезащитные очки. - Пейте много жидкости, не содержащей кофеина, если только врач не указал пить меньше жидкости.
- В редких случаях применение данного лекарственного препарата сопровождалось очень тяжелыми, иногда смертельно опасными, эффектами. К ним относятся заболевания мышц, суставов, почек, печени, крови и другие проблемы со здоровьем. Если у Вас имеются вопросы, проконсультируйтесь с врачом.
- При появлении признаков нарушений со стороны печени, таких как темный цвет мочи, ощущение усталости, отсутствие аппетита, тошнота или боль в животе, светлая окраска каловых масс, рвота, желтая окраска кожи или глаз, немедленно свяжитесь с врачом.
- При появлении симптомов нарушений со стороны почек, таких как затруднение при мочеиспускании, изменение количества выделяемой мочи, выделение мочи с примесью крови, коричневого цвета или с пеной, одышка или кашель, одутловатость или отечность лица, ступней или кистей, немедленно обратитесь к своему врачу.

- При применении данного лекарственного препарата может возникать определенный тип нарушения сердечного ритма (удлинение интервала QT). Немедленно обратитесь к врачу, если у Вас тахикардия, нарушение сердцебиения или обморок.
- Если вы старше 60 лет, принимайте это лекарство осторожно. У вас может появиться больше побочных эффектов.
- Если пациент — ребенок, используйте этот препарат с осторожностью. У детей может быть повышен риск развития определенных нарушений со стороны суставов и сухожилий.
- Сообщите врачу, если вы беременны или планируете забеременеть. Необходимо будет обсудить преимущества и риски приема данного препарата во время беременности.
О каких побочных эффектах мне следует немедленно сообщать лечащему врачу?
ПРЕДУПРЕЖДЕНИЕ. В редких случаях у некоторых пациентов прием данного препарата может повлечь серьезные, а иногда и смертельно опасные побочные эффекты. Немедленно свяжитесь с лечащим врачом или обратитесь за медицинской помощью, если у вас присутствуют следующие признаки или симптомы, которые могут быть связаны с серьезными побочными эффектами:
- Признаки аллергической реакции, такие как сыпь, крапивница, зуд, покрасневшая и отечная кожа с волдырями или шелушением, возможно в сочетании с лихорадкой, свистящее или хрипящее дыхание, стеснение в груди или горле, затрудненное дыхание, глотание или речь, необычная хриплость, отечность в области рта, лица, губ, языка или горла.
 В редких случаях некоторые аллергические реакции приводили к смерти.
В редких случаях некоторые аллергические реакции приводили к смерти. - Боль или давление в груди.
- Одышка.
- Дрожь.
- Трудности с ходьбой.
- Вагинальный зуд или выделения.
- Белые пятна во рту.
- Звон в ушах.
- Повышение температуры, озноб, боль в горле; появление кровоподтеков и кровотечений по необъяснимым причинам; выраженное чувство усталости или слабости.
- Мышечная боль или слабость.
- Рассеянность внимания.
- Нарушение или потеря памяти.
- Возможна тяжелая реакция со стороны кожного покрова (синдром Стивенса-Джонсона/токсический эпидермальный некролизис). Это может привести к тяжелым нарушениям здоровья, которые могут носить стойкий характер, и иногда к смерти. Немедленно обратитесь за медицинской помощью при появлении таких симптомов, как покраснение, отечность кожи с появлением волдырей или шелушения (на фоне или без высокой температуры), покраснение или раздражение глаз, изъязвления в полости рта, горле, носу или глазах.

- Диарея часто возникает при приеме антибиотиков. В редких случаях может возникать тяжелая форма диареи, вызываемая бактериями Clostridium difficile (C. diff.) [CDAD]. Иногда это приводит к проблемам с кишечником, оканчивающимся смертью. CDAD может возникнуть во время или через несколько месяцев после приема антибиотиков. При появлении болей, спазмов в животе или очень жидкого, водянистого стула и стула с кровью немедленно обратитесь к врачу. Проконсультируйтесь с врачом, прежде чем лечить диарею.
- Редкая, но тяжелая патология основного кровеносного сосуда, который выходит из сердца (аорта), возникала в течение 2 месяцев после приема аналогичных препаратов, особенно у пожилых людей. В том числе может возникнуть повреждение или разрыв аорты. Это может привести к сильному кровотечению и даже смерти. Причина такого эффекта неизвестна. Немедленно свяжитесь с врачом, если у вас внезапно появляются сильные непроходящие боли в животе, груди или спине.
Каковы некоторые другие побочные эффекты данного лекарственного препарата?
Любое лекарство может иметь побочные эффекты. Однако у многих людей побочные эффекты либо незначительные, либо вообще отсутствуют. Свяжитесь с лечащим врачом или обратитесь за медицинской помощью, если эти или любые другие побочные эффекты вас беспокоят или не проходят:
Однако у многих людей побочные эффекты либо незначительные, либо вообще отсутствуют. Свяжитесь с лечащим врачом или обратитесь за медицинской помощью, если эти или любые другие побочные эффекты вас беспокоят или не проходят:
- Тошнота.
- Диарея или запор.
- Головная боль.
Данный список возможных побочных эффектов не является исчерпывающим. Если у вас возникли вопросы касательно побочных эффектов, свяжитесь со своим врачом. Проконсультируйтесь с врачом относительно побочных эффектов.
Вы можете сообщить о развитии побочных эффектов в национальное управление здравоохранения.
Вы можете сообщить о побочных эффектах в FDA по номеру 1-800-332-1088. Вы также можете сообщить о побочных эффектах на сайте https://www.fda.gov/medwatch.
Как лучше всего принимать этот лекарственный препарат?
Применяйте данный препарат в соответствии с предписаниями врача. Прочитайте всю предоставленную Вам информацию. Строго следуйте всем инструкциям.
Таблетки:
- Принимайте этот препарат вместе с пищей или независимо от приема пищи.
Жидкость:
- Принимайте жидкость (раствор) на пустой желудок. Принимайте за 1 час до еды и через 2 часа после еды.
- Следует отмерять дозы жидкого препарата с осторожностью. Используйте дозатор, продающийся вместе с лекарством. Если дозатор не предусмотрен в упаковке, попросите у фармацевта средство для дозирования этого препарата.
Раствор или таблетки:
- Принимайте данный препарат приблизительно в одно и то же время дня.
- Продолжайте применять этот лекарственный препарат в соответствии с указаниями Вашего врача или другого медицинского работника, даже если у Вас хорошее самочувствие.
- Не принимайте молочные продукты, антациды, диданозин, сукральфат, мультивитамины или другие продукты, содержащие кальций, магний, алюминий, железо или цинк в течение 2 часов до приема данного препарата или 2 часов после приема.

Инъекция:
- Этот препарат вводят инфузионно внутривенно непрерывно в течение определенного времени.
Что делать в случае пропуска приема дозы лекарственного препарата?
Раствор или таблетки:
- Примите пропущенную дозу как только сможете.
- Если до приема следующей дозы остается менее 8 часов, не принимайте пропущенную дозу и вернитесь к обычному графику приема препарата.
- Не следует принимать одновременно 2 дозы или дополнительную дозу.
Инъекция:
- За дальнейшими указаниями обратитесь к врачу.
Как мне хранить и (или) выбросить этот лекарственный препарат?
Раствор или таблетки:
- Хранить при комнатной температуре в сухом месте. Не хранить в ванной.
Инъекция:
- Если Вам необходимо хранить этот лекарственный препарат дома, узнайте условия его хранения у Вашего врача, медсестры или фармацевта.
Все формы выпуска:
- Храните все лекарственные препараты в безопасном месте.
 Храните все лекарственные препараты в месте, недоступном для детей и домашних животных.
Храните все лекарственные препараты в месте, недоступном для детей и домашних животных. - Утилизируйте неиспользованные лекарственные препараты или препараты с истекшим сроком годности. Не выливайте в туалет или канализацию без соответствующих указаний. Если у вас есть вопросы относительно утилизации лекарственных препаратов, проконсультируйтесь с фармацевтом. В вашем регионе могут действовать программы утилизации лекарственных препаратов.
Общие сведения о лекарственных препаратах
- Если состояние вашего здоровья не улучшается или даже ухудшается, обратитесь к врачу.
- Не следует давать кому-либо свое лекарство и принимать чужие лекарства.
- К некоторым лекарственным препаратам могут прилагаться другие информационные листки для пациента. Если у Вас есть вопросы, касающиеся данного лекарственного препарата, проконсультируйтесь с врачом, медсестрой, фармацевтом или другим работником здравоохранения.
- К препарату прилагается отдельная инструкция для пациентов.
 Внимательно прочитайте эту информацию. Перечитывайте ее каждый раз при пополнении запаса препарата. Если у Вас есть вопросы, касающиеся данного лекарственного препарата, проконсультируйтесь с врачом, фармацевтом или другим работником здравоохранения.
Внимательно прочитайте эту информацию. Перечитывайте ее каждый раз при пополнении запаса препарата. Если у Вас есть вопросы, касающиеся данного лекарственного препарата, проконсультируйтесь с врачом, фармацевтом или другим работником здравоохранения. - Если вы считаете, что произошла передозировка препарата, немедленно позвоните в токсикологический центр или обратитесь за медицинской помощью. Будьте готовы сообщить или показать, какой препарат вы приняли, в каком количестве и когда это произошло.
Использование информации потребителем и ограничение ответственности
Эту информацию не следует использовать для принятия решения о приеме этого или любого другого препарата. Только лечащий врач обладает необходимыми знаниями и опытом, чтобы принимать решения о том, какие препараты подходят для конкретного пациента. Данная информация не является гарантией того, что препарат безопасен, эффективен или одобрен для лечения каких-либо заболеваний или конкретных пациентов. Здесь приведены лишь краткие сведения общего характера об этом препарате. Здесь НЕ приводится вся имеющаяся информация о возможном использовании препарата с инструкциями по применению, предупреждениями, мерами предосторожности, сведениями о взаимодействии, нежелательных эффектах и рисках, которые могут быть связаны с данным препаратом. Эта информация не должна рассматриваться в качестве руководства по лечению и не заменяет собой информацию, предоставляемую вам лечащим врачом. Для получения полной информации о возможных рисках и преимуществах приема этого препарата обратитесь к лечащему врачу.
Здесь приведены лишь краткие сведения общего характера об этом препарате. Здесь НЕ приводится вся имеющаяся информация о возможном использовании препарата с инструкциями по применению, предупреждениями, мерами предосторожности, сведениями о взаимодействии, нежелательных эффектах и рисках, которые могут быть связаны с данным препаратом. Эта информация не должна рассматриваться в качестве руководства по лечению и не заменяет собой информацию, предоставляемую вам лечащим врачом. Для получения полной информации о возможных рисках и преимуществах приема этого препарата обратитесь к лечащему врачу.
Авторское право
© UpToDate, Inc. и ее аффилированные компании и/или лицензиары, 2021. Все права защищены.
До 90% назначения антибиотиков детям либо необоснованно, либо неправильно
Доктор Комаровский: Аллергии бывают у сытых, чистых и теплых. Фото: личный архив.
Одни его обожают, другие – чаще бабушки – хают, на чем свет стоит. Накануне семинара в Минске, который состоится 11 марта в Prime Hall, белорусская «Комсомолка» расспросила доктора Комаровского, как правильно лечить детей, к каким трагедиям приводит нытье родителей и что нужно выбросить из домашней аптечки.
ДОСЬЕ «КП»
Евгений Комаровский, 56 лет, окончил педиатрический факультет Харьковского мединститута. Детский врач, кандидат медицинских наук, до 1991 года — врач отделения реанимации, в течение последующих десяти лет — заведующий инфекционным отделением. С 2000 года вел консультативный педиатрический прием в частном медицинском центре, в 2006 году открыл консультативный медцентр — клиника Комаровского «Клиником». Автор книг и телепрограмм, создатель сайта komarovskiy.net и социальной сети Клуб Комаровского.
— Евгений Олегович, подкупает один из ваших девизов: «Самое главное – понять, что ты не центр вселенной. Центр вселенной – это семья, «мы». Делись хорошим – настроением, едой, вещами – и не скули!»
— Да, элементарный скулеж и опускание рук нередко приводят к реальным бедам, иногда даже к потере ребенка. При любой острой инфекционной болезни – с лихорадкой, высокой температурой, потливостью, отсутствием аппетита – у ребенка возникает дефицит жидкости в организме. Соответственно, главное – это пить, пить и еще раз пить. Когда родители и бабушки не могут его напоить, ребенок едет в больницу под капельницу. А там выясняется, что капельницу поставить сложно, что вены плохие, что надо катетер в вену, надо наркоз. Все это расплата за то, что мама опустила руки – «Ну не могу я его напоить!» Или другой пример: «У ребенка нет аппетита!» И мамы бегут по врачам. На самом деле отсутствие аппетита у ребенка – это повод менять образ жизни. Надо заставить папу отложить пиво, чипсы, оторвать попу от дивана и телевизора, взять детеныша и пойти с ним куда-то. Но маме легче пойти к врачу. Лень, безынициативность, отсутствие информации приводят к реальным трагедиям.
Соответственно, главное – это пить, пить и еще раз пить. Когда родители и бабушки не могут его напоить, ребенок едет в больницу под капельницу. А там выясняется, что капельницу поставить сложно, что вены плохие, что надо катетер в вену, надо наркоз. Все это расплата за то, что мама опустила руки – «Ну не могу я его напоить!» Или другой пример: «У ребенка нет аппетита!» И мамы бегут по врачам. На самом деле отсутствие аппетита у ребенка – это повод менять образ жизни. Надо заставить папу отложить пиво, чипсы, оторвать попу от дивана и телевизора, взять детеныша и пойти с ним куда-то. Но маме легче пойти к врачу. Лень, безынициативность, отсутствие информации приводят к реальным трагедиям.
«Беларусь относится к странам, где лечение глистов профилактически не рекомендуется»
— Чтобы преодолеть лень, вы советуете завести собаку и гулять с ней и ребенком дважды в день.
— Да, только собаку надо заводить раньше, чем ребенка. Собака, которая постоянно носит в дом грязь, обнимается с ребенком, облизывает его, создает на его иммунитет постоянную микробную нагрузку.
— Угрозу!
— Нет, не угрозу. Это очень важно – иметь адекватную микробную нагрузку. Когда мы живем в стерильности, это и есть причина аллергий. Иммунитету скучно, ему надо на что-то бросаться. У грязных и голодных не бывает аллергий. Они бывают у сытых, чистых и теплых. И собака – не живая кукла-болонка, а настоящая собака, которая пойдет в грязь, придет домой с грязными лапами, и вы будете с рождения учить ребенка, как эти лапы мыть -призвана избавить ребенка от аллергии.
— Но это же сколько инфекций, всякой заразы, глистов!
— Вас не тому учили в школе! Большинство собачьих глистов не имеют к человеку никакого отношения. Глисты – это люди и пища.
— Раз заговорили о глистах у детей, рассудите, кто прав: те, кто травит их таблетками раз в год, или те, кто не обращает внимания?
— Беларусь – страна с адекватным уровнем гигиены. С точки зрения ВОЗ Беларусь относится к странам, где лечение глистов профилактически – на всякий случай – не рекомендуется. Анализ крови – не точен, положительный результат говорит о том, что контакт с глистом был, но не подтверждает его наличие сегодня. Анализ кала более достоверный, но его надо сдавать трижды. Если три раза отрицательный – значит, точно отрицательный. Но по большому счету самые распространенные глисты – острицы и аскариды – не несут угрозу для человеческой жизни.
Анализ крови – не точен, положительный результат говорит о том, что контакт с глистом был, но не подтверждает его наличие сегодня. Анализ кала более достоверный, но его надо сдавать трижды. Если три раза отрицательный – значит, точно отрицательный. Но по большому счету самые распространенные глисты – острицы и аскариды – не несут угрозу для человеческой жизни.
«Мои дети пьют антибиотики раз в 12 лет»
— Многие дети несколько раз в год пьют антибиотики…
— Мои дети пьют антибиотики раз в 12 лет. Старший впервые попробовал антибиотик в 21 год, младший – в 12.
— Но что вы делаете, когда у ребенка ОРВИ? Три дня мы с ней боремся, а на четвертые сутки начинается лающий кашель, зеленые сопли – значит, к вирусу присоединились бактерии – и врачи назначают курс антибиотиков.
— У ваших врачей свое представление о медицинской науке. Но не бывает российской, белорусской или украинской медицины. Медицина бывает научная. И нигде в мире нет фразы, что «если на четвертый день начинаются зеленые сопли – нужны антибиотики».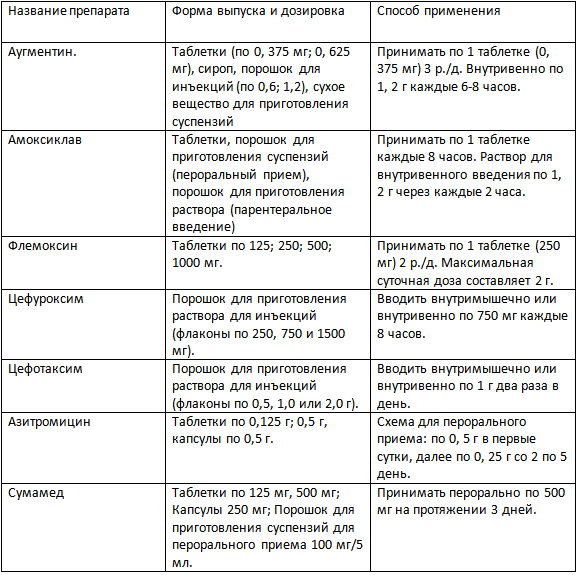 Поэтому до 90% назначения антибиотиков детям либо необоснованно, либо неправильно.
Поэтому до 90% назначения антибиотиков детям либо необоснованно, либо неправильно.
— Но пока наши дети массово едят антибиотики, поясните — надо ли после них восстанавливать кишечную микрофлору?
— Кишечная флора при нормальном питании и после использования современных антибиотиков, как правило, восстанавливается самостоятельно за 5-7 дней. Но бабушки и дедушки выросли в те времена, когда инфекции лечились тетрациклином, левомицетином, гентамицином – препаратами, которые действительно серьезно угнетают кишечную флору, и уверены, что флору детям восстанавливать надо.
— Ваша фирменная фраза «дети должны быть худыми и с шилом в попе» вызвала немало споров. Что делать, если мама вдруг поняла, что ее ребенок толстый и ленивый?
— Нужно уменьшить порции и калорийность пищи, снизить уровень сахаров в питании, увеличить физические нагрузки. Если ребенку очень легко потерять вес – у него интенсивный обмен веществ – то с каждым годом жизни делать это все сложнее. Пищевые привычки должны быть сформированы до подросткового возраста.
Пищевые привычки должны быть сформированы до подросткового возраста.
«Грипп и ОРВИ лечатся не лекарствами»
— В самом разгаре сезон гриппа и ОРВИ. Какие главные ошибки совершают родители, если у ребенка температура 38 и кашель?
— Главное понимать, что любые гриппы и ОРВИ лечатся не лекарствами. В основе лечения – создание условий, при которых организм ребенка с минимальными потерями справится с болезнью. Ребенок должен быть тепло одет (нельзя, чтобы он мерз!) и должен находиться в чистой прохладной влажной комнате (температура – 18-22 градуса, влажность – 40-70%). Обильное питье и нельзя заставлять есть. Из лекарств в доме должны быть три позиции: средства для пероральной регидратации – растворы, которые надо пить литрами, солевые капли в нос и жаропонижающие средства. Больше информации есть на моем сайте, который появился в 1998 году, вопросы на мою почту присылают с 1996-го.
— За 21 год были вопросы, мнение по которым вы изменила кардинально?
— Да, например, 21 год назад я тоже относился иначе к теме дисбактериоза, я использовал отхаркивающие средства, считал, что оксолиновая мазь эффективна. В своей первой книге я рекомендовал мазать пупок новорожденных зеленкой и обрабатывать ею ветрянку, сейчас я этого не делаю.
В своей первой книге я рекомендовал мазать пупок новорожденных зеленкой и обрабатывать ею ветрянку, сейчас я этого не делаю.
Многие думают, что когда я советую так-то лечить вирусную инфекцию – я делюсь методикой доктора Комаровского. Да упаси боже! Есть тактика лечения, которая современной медициной считается наиболее эффективной. Если появляются новые исследования – я это рассказываю.
— Наверное, наука не одобряет обтирания водкой или холодный душ при высокой температуре…
— Есть протокол ВОЗ, где написано большими буквами: «Категорически запретить использование спиртосодержащих жидкостей для обтираний». Потому что через детскую кожу спирт всасывается в кровь. В критической ситуации можно засунуть ребенка в ванную, но вода должна иметь температуру 35-36 градусов. Если у ребенка 40, а его засунуть в 36 – у него будет температура 38,5. Но ребенка нельзя засунуть в 20 градусов — случится катастрофа!
— Когда высокая температура не сбивается, мамы вызывают «скорую» — уколоть тройчатку.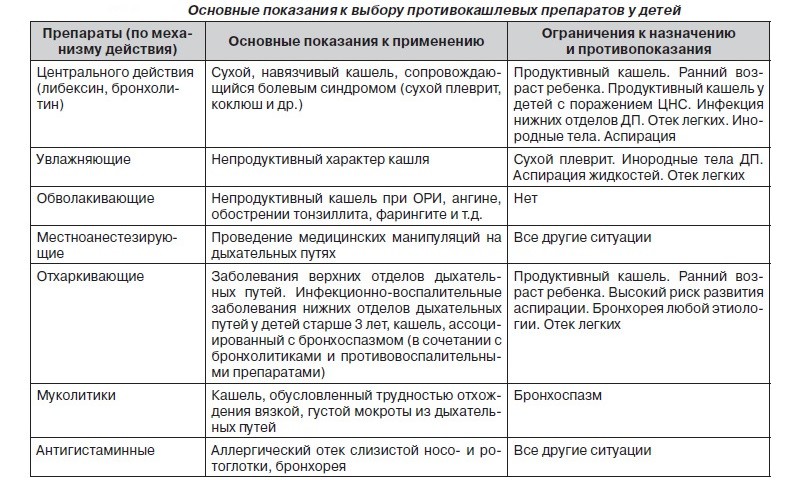 На Западе это считается необоснованно дорого…
На Западе это считается необоснованно дорого…
— Да, это особенности нашей медицины, к цивилизации отношения не имеющие. Если ребенок в жаре и не пьет – жаропонижающее не поможет! При температуре выше 38,5 свечи из попы практически не всасываются. При температуре за 38 надо использовать только жидкие лекарственные формы. А мамы засовывают свечи и дожидаются судорог! Почему они не учатся? Я уже не говорю о том, что мужчины вообще к этому не подходят!
У меня перспективы любой страны в плане здоровья детей определяются процентом мужчин, которые приходят на встречи с доктором Комаровским. В Бишкеке из 500 человек было три мужчины, в Алматы – 30, в Кишиневе – 80, в Хельсинки – 50%. И я с интересом жду — сколько будет в Минске? В Финляндии с мужчинами мы разговаривали строго по делу, там я открыл для себя рецепт счастливого государства: женщины – в политику, мужики – к детям.
— Чем это детям с мужиками лучше, чем с женщинами?
— У них другие инстинкты: ему надо обеспечить безопасность и дотащить еду до дома. А всунуть ее в ребенка – не его инстинкт. И когда ему говорят, что надо делать, он спрашивает: почему? Но, к сожалению, наши мужики прекрасно знают систему охлаждения двигателя, но понятия не имеют про систему охлаждения ребенка. Я хочу, чтобы этому учили в школе.
А всунуть ее в ребенка – не его инстинкт. И когда ему говорят, что надо делать, он спрашивает: почему? Но, к сожалению, наши мужики прекрасно знают систему охлаждения двигателя, но понятия не имеют про систему охлаждения ребенка. Я хочу, чтобы этому учили в школе.
«Не верю, что мужик в 20 лет срочно хочет стать папой»
— Наверное, мужчины бы спросили: какие бесполезные препараты для детей выбросить из домашней аптечки?
— Все, где написано, что оно стимулирует иммунитет, все отхаркивающее и от кашля.
— Многие мамы возмущаются: «Комаровский – хороший педиатр, но зачем лезет туда, где не разбирается: в семейную психологию, грудное вскармливание. Он же никого не выкормил грудью!»
— Наши инструкторы воспринимают грудное вскармливание как религию. Кормишь грудью – нормальная, не кормишь – кукушка. Я могу показать десятки тысяч писем от женщин, которые, руководствуясь советами доктора Комаровского, выкормили своих детей. А еще очень часто здоровье ребенка зависит от того, какую тактику воспитания избрали родители. Когда ребенок управляемый, когда в доме хозяин папа-мама, а не демократия, такие дети с точки зрения медицины находятся в большем комфорте. Когда я даю советы по медицине – это мнение медицинской науки, а когда советы по психологии – это мое личное мнение. Как человек, который видел сотни тысяч детей и родителей, я вправе иметь свое мнение, а вы вправе соглашаться с ним или нет.
А еще очень часто здоровье ребенка зависит от того, какую тактику воспитания избрали родители. Когда ребенок управляемый, когда в доме хозяин папа-мама, а не демократия, такие дети с точки зрения медицины находятся в большем комфорте. Когда я даю советы по медицине – это мнение медицинской науки, а когда советы по психологии – это мое личное мнение. Как человек, который видел сотни тысяч детей и родителей, я вправе иметь свое мнение, а вы вправе соглашаться с ним или нет.
Я прошу, чтобы детей рожали не потому, что «так получилось», а потому, что вы хотите, чтобы именно этот мужчина стал отцом вашего ребенка. И главное – вы оба должны хотеть этого одинаково. Я не верю, что мужик в 20 лет срочно хочет стать папой, и в 25, кстати, тоже. А я хочу, чтобы беременность планировалась. В XXI веке цивилизованные люди должны понимать, что обеспечение комфорта и безопасности детенышей – это чуть ли не главное в жизни человека.
Доктор Комаровский уверен, что мужчины лучше справятся с больным ребенком, чем женщины. Если захотят. Фото: личный архив.
Если захотят. Фото: личный архив.
— Знаете, вот говорю с вами и начинаю понимать, почему бабушки вас не любят.
— Я мечтаю о целевой аудитории: доктор Комаровский встречается с бабушками. Я бы рассказал им, как мы с друзьями были на севере Норвегии на рыбалке. В деревушке две тысячи жителей — и ни одного пожилого человека. Оказалось, они дожидаются пенсии и уезжают в круизы. И я хочу, чтобы мы сделали своих бабушек и дедушек счастливыми.
— Отправили подальше?
— Нет, чтобы их развлечение было не в том, чтобы сидеть с внуками, перекармливать их силой, а жить полноценной жизнью. Когда ребенок доел и сказал спасибо – это не повод радоваться, поводов для радости множество. Важно понимать, что для счастья бабушки нужен здоровый дедушка – это важнее всех внуков вместе взятых!
А еще я хочу, чтобы мама и папа понимали: сделали ребенка – это семья. Нельзя в воскресенье отправить ребенка к бабушке – на еду и телевизор с мультиками, а самим пойти в ресторан. Правильно всем вместе взять лыжи и отправиться на свежий воздух. А бабушка в воскресенье должна гулять с дедушкой.
Правильно всем вместе взять лыжи и отправиться на свежий воздух. А бабушка в воскресенье должна гулять с дедушкой.
К сожалению, у нас на пенсию – значит, к внукам. Мы должны все вместе обсуждать, как выстроить счастливое будущее бабушки. Потому что счастье страны – это в первую очередь счастье детей и бабушек.
Свои вопросы доктору Комаровскому присылайте на электронный адрес [email protected] или по адресу: 220005 Минск, а/я 192. Автор лучшего вопроса — получит билет на семинар специалиста в Минске 11 марта 2017 года.
причин, по которым ваш кашель не улучшается
Хронический кашель — одна из наиболее частых причин обращения к врачу. Это может быть курение. А также аллергия, инфекция или более серьезное заболевание.
Продолжительный кашель может быть признаком многих вещей. Вот почему, возможно, не становится лучше и когда нужно обратиться к врачу, чтобы выяснить причину и лечение.
Postnasal Drip
Module: sharefact ЗНАЕТЕ ЛИ ВЫ «Ваш нос — это одна из первых точек соприкосновения вашего тела с окружающей средой.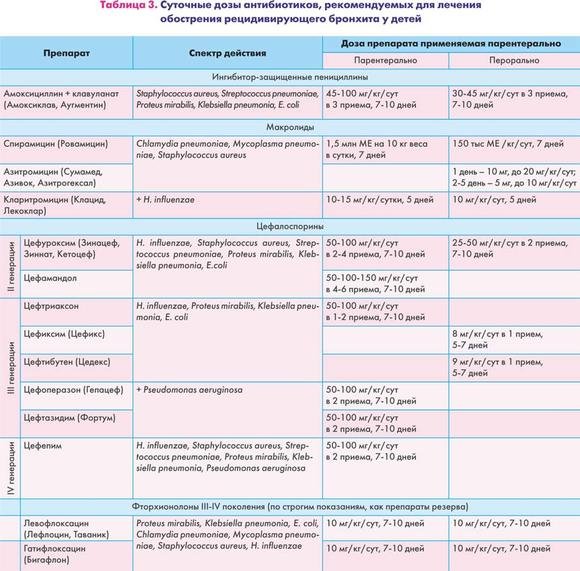 В него попадают все инфекции и аллергены, такие как пылевые клещи и пыльца », — говорит Панагис Галиатсатос, доктор медицины, врач пульмонологии и реанимации Медицинской школы Джонса Хопкинса.
В него попадают все инфекции и аллергены, такие как пылевые клещи и пыльца », — говорит Панагис Галиатсатос, доктор медицины, врач пульмонологии и реанимации Медицинской школы Джонса Хопкинса.
Постназальный синдром, также называемый синдромом кашля верхних дыхательных путей, является частой причиной постоянного кашля. Когда вирус, аллергия, пыль, химические вещества или воспаление раздражают ваши носовые оболочки, они вызывают жидкую слизь, которая капает из носа в горло. Это вызывает кашель, особенно ночью, когда вы ложитесь.
«Самые многочисленные рецепторы кашля в вашем теле находятся в дыхательных путях и вокруг голосовых связок», — говорит Галиатсатос. «Если что-то попадает туда, ваше тело в первую очередь откликается на кашель, чтобы вытащить это».
Астма
Астма — еще одна частая причина хронического кашля — и не только у детей.
Когда у вас астма, мышцы вокруг дыхательных путей сжимаются, слизистая оболочка дыхательных путей набухает, а клетки дыхательных путей выделяют густую слизь. При астматическом кашле ваше тело пытается втянуть воздух в эти ограниченные зоны.Это вызвано инфекциями, погодой, аллергией, табачным дымом, лекарствами и даже физическими упражнениями и эмоциями.
При астматическом кашле ваше тело пытается втянуть воздух в эти ограниченные зоны.Это вызвано инфекциями, погодой, аллергией, табачным дымом, лекарствами и даже физическими упражнениями и эмоциями.
Инфекции
Даже после того, как простуда, грипп или пневмония прошли, кашля может не исчезнуть. Никому не нравится это слышать, но иногда просто требуется больше времени, чтобы идти своим чередом.
«За это время легкие заживают и вырабатываются новые рецепторы кашля», — говорит Галиатсатос. Он сравнивает это со строительством дома. «Вы должны избавиться от старого, чтобы вставить новый. Вот что делает кашель.
Коклюш, или коклюш, является инфекцией дыхательных путей и скрытой причиной хронического кашля. Обычно это покрывают детские прививки, но с возрастом сопротивление может уменьшаться. Галиатсатос отмечает, что взрослым может потребоваться ревакцинация. Ваш врач может измерить ваш иммунитет с помощью анализа крови.
Гастроэзофагеальная рефлюксная болезнь
Как заболевание желудка может быть причиной затяжного кашля? Когда у вас гастроэзофагеальная рефлюксная болезнь, или ГЭРБ, слабая мышечная полоса вокруг нижней части пищевода позволяет желудочной кислоте возвращаться в пищевод, а не отправлять ее в желудок.
«Это не обязательно должен быть массивный рефлюкс в задней части горла; на самом деле это кислые пары в желудке — они действительно сильнодействующие, — говорит Галиатсатос. «Эти пары постоянно выходят из вашего желудка, и когда вы вдыхаете их, они раздражают ваши легкие».
Изжога и боль в груди — общие симптомы ГЭРБ, хотя у вас может не быть никаких других симптомов, кроме кашля.
Лекарства от кровяного давления
«Ингибиторы АПФ для кровяного давления часто вызывают хронический сухой кашель», — говорит Дэвид Хилл, доктор медицинских наук, директор по клиническим исследованиям Waterbury Pulmonary Associates в Уотербери, штат Коннектикут, и медицинский представитель Американской ассоциации легких.
Когда Хилл видит пациента, который постоянно кашляет и принимает ингибитор АПФ, «это своего рода легкая победа», — говорит он. «После небольшой смены лекарств кашель почти всегда проходит».
COVID-19
COVID-19 — это заболевание, вызванное SARS-CoV-2, коронавирусом, который лежит в основе пандемии, начавшейся в 2020 году. Когда вирус вызывает у людей заболевание, он может вызвать воспаление легких и сухость. кашель, среди многих других симптомов, которые могут варьироваться от легких до опасных для жизни.
Когда вирус вызывает у людей заболевание, он может вызвать воспаление легких и сухость. кашель, среди многих других симптомов, которые могут варьироваться от легких до опасных для жизни.
«Продолжительный кашель от COVID-19 ничем не отличается от любого другого вируса, поражающего ваши легкие», — говорит Галиатсатос. «Травмированные части ваших легких пытаются избавиться от инфекции и зажить».
Курение
Курение вредит вашим легким (и остальному телу). Возможно, вы слышали о «кашле курильщика», который возникает из-за того, что химические вещества и частицы в табачном дыме раздражают легкие. Тело вырабатывает слизь, пытаясь избавиться от нее при кашле.
«Многие курильщики вообще не думают о своем ежедневном продуктивном кашле как о хроническом кашле, потому что они просто считают, что откашливание мокроты — это нормально», — пишет Хилл в электронном письме.
Но «кашель курильщика» может быть одним из первых признаков гораздо более серьезной проблемы, такой как хроническая обструктивная болезнь легких (ХОБЛ).
Хроническая обструктивная болезнь легких (ХОБЛ)
ХОБЛ — это группа заболеваний, включая эмфизему и хронический бронхит, которые затрудняют попадание воздуха в легкие и выход из них.
В большинстве случаев ваше тело производит слишком много слизи и кашляет, чтобы попытаться избавиться от нее. Другие симптомы включают одышку. Со временем ХОБЛ может обостриться и стать опасной для жизни.
Большинство людей, страдающих ХОБЛ, курили или курили раньше. Но можно иметь ХОБЛ и никогда не курить.
Рак легких
Хронический кашель может быть признаком рака легких, но есть много других причин, которые могут вызывать кашель. «Если вы некурящий и в семейном анамнезе не болели раком легких, это маловероятный диагноз», — говорит Хилл.
Курение, безусловно, является основной причиной рака легких. Но многие люди, которые никогда не курили, болели раком легких.Поэтому, хотя это не должно быть в верхней части вашего списка возможных причин, важно проверить его.
Если это рак легких, локализация опухоли может повлиять на наличие хронического кашля. Ваши легкие состоят из трех частей: ткани, дыхательных путей и кровообращения. Рецепторы кашля есть только в дыхательных путях, поэтому, если есть рост в других частях легких, это может не вызвать кашель.
Когда звонить врачу
«Я не называю ничего хроническим кашлем, пока он не длится 3 месяца», — говорит Хилл.«Кашель от аллергии может длиться несколько месяцев, как и кашель от простуды. В какой-то момент у всех была простуда, и они просто продолжали кашлять. Многие из них просто должны пройти своим чередом ».
Но не ждите так долго, чтобы рассказать своему врачу, что происходит. Сделайте это примерно через 3-4 недели, если кашель не прошел. Позвоните раньше, если у вас есть другие симптомы, например одышка, жар или кашель с кровью.
Антибиотики не улучшают кашель при остром бронхите
Острый бронхит с кашлем в подавляющем большинстве случаев возникает из-за вирусной инфекции, но это не мешает кашлям искать антибиотики, а врачам — их услужливо прописывать.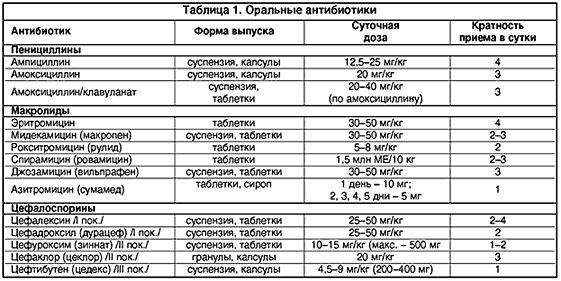 Большинство пациентов, которые просят антибиотики, получают их, и считается, что миллионы избыточных доз антибиотиков во всем мире каждый год способствуют повышению устойчивости к антибиотикам. Врачи кажутся почти беспомощными, чтобы отказать пациентам в безобидном лечении, в котором они так уверены, и всегда есть спорный шанс, что антибиотики могут помочь.
Большинство пациентов, которые просят антибиотики, получают их, и считается, что миллионы избыточных доз антибиотиков во всем мире каждый год способствуют повышению устойчивости к антибиотикам. Врачи кажутся почти беспомощными, чтобы отказать пациентам в безобидном лечении, в котором они так уверены, и всегда есть спорный шанс, что антибиотики могут помочь.
Обесцвеченная мокрота часто рассматривается как пациентами, так и врачами как свидетельство того, что инфекция является бактериальной, и врачи в 3 раза чаще назначают антибиотики, если желтая или зеленая мокрота описана при остром кашле.Но хотя у людей с хроническим бронхитом (например, ХОБЛ) часто присутствуют бактерии в мокроте во время обострений, у людей с острым кашлем без хронического респираторного заболевания логика «зеленая мокрота = мне нужны антибиотики» неприменима. У здоровых людей зеленая мокрота часто присутствует при вирусных инфекциях.
Тем не менее, Кокрановский анализ рандомизированных испытаний пришел к выводу, что антибиотики действительно приводили к более быстрому разрешению кашля от острого бронхита примерно на полдня в среднем, но у каждого 17 пациента также был значительный побочный эффект антибиотиков. Противокашлевые препараты, отпускаемые без рецепта, не помогают при остром кашле.
Противокашлевые препараты, отпускаемые без рецепта, не помогают при остром кашле.
Принимая во внимание его статус как заявленную причину №1 для посещений первичной медико-санитарной помощи, кашель вследствие острого бронхита в целом плохо изучен. Carl Llor и др. Провели масштабное рандомизированное исследование, чтобы ответить на вопрос, действительно ли изменение цвета мокроты означает, что антибиотики помогут вылечить острый кашель?
Что они сделали
416 взрослых с острым кашлем (<1 недели) с обесцвеченной мокротой, но без основного заболевания легких (ХОБЛ, астма и т. Д.) Или недавнего приема антибиотиков / преднизона были рандомизированы для приема амоксициллина / клавуланата (Аугментин) 500/125 мг, ибупрофена 600 мг или плацебо три раза в день в соотношении 1: 1: 1.Авторы внимательно наблюдали за соблюдением режима лечения и наблюдали через ~ 3 дня и ~ 12 дней. Дни частого кашля, основного результата, записывались в дневник симптомов. Врачи не были на 100% ослеплены, потому что таблетки имели разный вид, но они были предоставлены в запечатанных и затемненных упаковках.
Что они нашли
Не было разницы в количестве дней с частым кашлем между группами лечения. Другими словами, ни антибиотики (Аугментин), ни ибупрофен не улучшили кашель у пациентов с острым бронхитом, у всех из которых также была обесцвеченная мокрота.
Пациенты кашляли в общей сложности около 2 недель. Те, кто принимал ибупрофен, имели частый кашель 9 дней по сравнению с 11 днями приема антибиотиков и плацебо, а также меньшее количество дней кашля, но это не было статистически значимым.
У тех, кто принимал антибиотики, было 16 побочных эффектов, включая кровотечение из желудочно-кишечного тракта, по сравнению с 7 при приеме ибупрофена (в основном расстройство желудочно-кишечного тракта, без кровотечения) и 4 при приеме плацебо.
Что это значит
Это хорошо проведенное исследование ставит под сомнение ранее упомянутый Кокрановский анализ, предполагающий, что антибиотики улучшают кашель, в котором участвовало всего 275 пациентов.
GRACE, крупнейшее испытание антибиотиков для лечения острого бронхита с гнойной мокротой у 2060 взрослых и опубликованное в феврале 2013 года, показало, что амоксициллин не уменьшает симптомы или тяжесть кашля. Антибиотики действительно предотвращали появление «новых или ухудшающихся» симптомов у 3% пациентов. Однако при тошноте, сыпи и расстройстве желудочно-кишечного тракта количество причиненных вреда составляло 21. У одного пациента, принимавшего амоксициллин, развилась анафилаксия.
Антибиотики действительно предотвращали появление «новых или ухудшающихся» симптомов у 3% пациентов. Однако при тошноте, сыпи и расстройстве желудочно-кишечного тракта количество причиненных вреда составляло 21. У одного пациента, принимавшего амоксициллин, развилась анафилаксия.
К сожалению, эти исследования ничего не говорят об азитромицине, который чаще назначают в США.С. сегодня при остром кашле от бронхита больше, чем амоксициллин. Авторы говорят, что они не выбрали азитромицин, потому что «мы хотели исключить возможность клинического улучшения из-за противовоспалительного эффекта». Но волнует ли пациентов, поправляются ли они от антибактериального или противовоспалительного действия лекарства? А должны ли мы, как их врачи?
Азитромицин, вероятно, также имеет меньше побочных эффектов со стороны желудочно-кишечного тракта и анафилаксии, чем амоксициллин. Однако азитромицин не лучше, чем витамин С, уменьшал кашель от острого бронхита у 220 пациентов в рандомизированном исследовании 2002 года. Если мы проведем более крупное испытание азитромицина, чтобы подтвердить эти результаты, в сочетании с его данными о риске внезапной сердечной смерти и низкой эффективностью амоксициллина, у нас могло бы быть достаточно доказательной брони для патологически приятных пациентов врачей, чтобы чувствовать себя уверенно, говоря: « нет »- и на этот раз я имею в виду, — когда пациенты требуют антибиотиков от острого кашля, вызванного острым бронхитом и простудой.
Если мы проведем более крупное испытание азитромицина, чтобы подтвердить эти результаты, в сочетании с его данными о риске внезапной сердечной смерти и низкой эффективностью амоксициллина, у нас могло бы быть достаточно доказательной брони для патологически приятных пациентов врачей, чтобы чувствовать себя уверенно, говоря: « нет »- и на этот раз я имею в виду, — когда пациенты требуют антибиотиков от острого кашля, вызванного острым бронхитом и простудой.
Клинический вывод: Рассмотрите возможность предложения ибупрофена вместо антибиотиков в качестве терапии первой линии для пациентов, настаивающих на лечении кашля из-за острого бронхита.НПВП могут помочь — и как минимум дадут несколько дней для естественного выздоровления, чтобы убедить пациентов, что они поправляются без антибиотиков.
Карл Ллор и др. Эффективность противовоспалительного лечения или лечения антибиотиками у пациентов с неосложненным острым бронхитом и обесцвеченной мокротой: рандомизированное плацебо-контролируемое исследование. BMJ 2013; 347: f5762.
BMJ 2013; 347: f5762.
4 важных факта, которые вам нужно знать об антибиотиках — Основы здоровья от клиники Кливленда
Холодная погода приводит к росту инфекций верхних дыхательных путей — чиханию, кашлю и заложенности головы.Эти и другие симптомы заставляют врачей часто спрашивать: могу ли я получить антибиотики?
Клиника Кливленда — некоммерческий академический медицинский центр. Реклама на нашем сайте помогает поддерживать нашу миссию. Мы не поддерживаем продукты или услуги, не принадлежащие Cleveland Clinic. Политика
«Не всегда да», — говорит врач семейной медицины Дэниел Аллан, доктор медицины.
Болеть, мягко говоря, неприятно, поэтому неудивительно, что люди ищут быстрого облегчения в виде таблеток.Но когда дело доходит до антибиотиков, серьезной проблемой является их чрезмерное употребление. Вот несколько фактов, которые следует учитывать при следующем посещении врача.
1. Антибиотики не работают на все
Антибиотики борются с инфекциями, вызванными бактериями, но они не работают против инфекций, вызванных вирусами. Это означает, что они не эффективны против гриппа, простуды или COVID-19.
Это означает, что они не эффективны против гриппа, простуды или COVID-19.
Если это звучит как здравый смысл, примите во внимание следующее: в недавнем опросе каждый третий опрошенный американец ошибочно полагал, что антибиотики эффективны против простуды.
«Когда вы посещаете врача, как можно более подробно описывайте все свои симптомы, чтобы он или она могли сузить причину», — говорит д-р Аллан. Первым шагом является определение вероятности того, что это бактериальная или вирусная инфекция.
Например, такие симптомы, как постоянно высокая температура (101,5 градуса и выше), выделения из носа и сильная боль в лице, могут указывать на бактериальную инфекцию носовых пазух. Большинство инфекций носовых пазух носят вирусный характер, но если эти симптомы сохраняются в течение многих дней без улучшения, причина действительно может быть бактериальной.
Точно так же высокая температура в сочетании с продолжающейся болью в ушах может быть признаком бактериальной ушной инфекции. В обоих случаях будут уместны антибиотики.
В обоих случаях будут уместны антибиотики.
Но не все инфекции являются бактериальными. Например, заложенность головы и невысокая температура могут быть признаками вируса. Очень важно работать с врачом, чтобы поставить как можно более точный диагноз, а затем приступить к правильному лечению.
Это лечение — не всегда антибиотики. Иногда правильным курсом действий является ослабление симптомов, позволяющее организму бороться с вирусом.
2. Прием ненужных антибиотиков может принести больше вреда, чем пользы
Вот самая большая проблема чрезмерного употребления антибиотиков: бактерии адаптируются.
Бактерии со временем становятся устойчивыми к лекарствам, что затрудняет лечение бактериальных инфекций. В редких случаях это приводит к смертельным лекарственно-устойчивым бактериальным инфекциям.
«Устойчивые к лекарствам бактерии затрудняют поиск эффективных лекарств, когда вы действительно сталкиваетесь с серьезной инфекцией», — говорит д-р Аллан.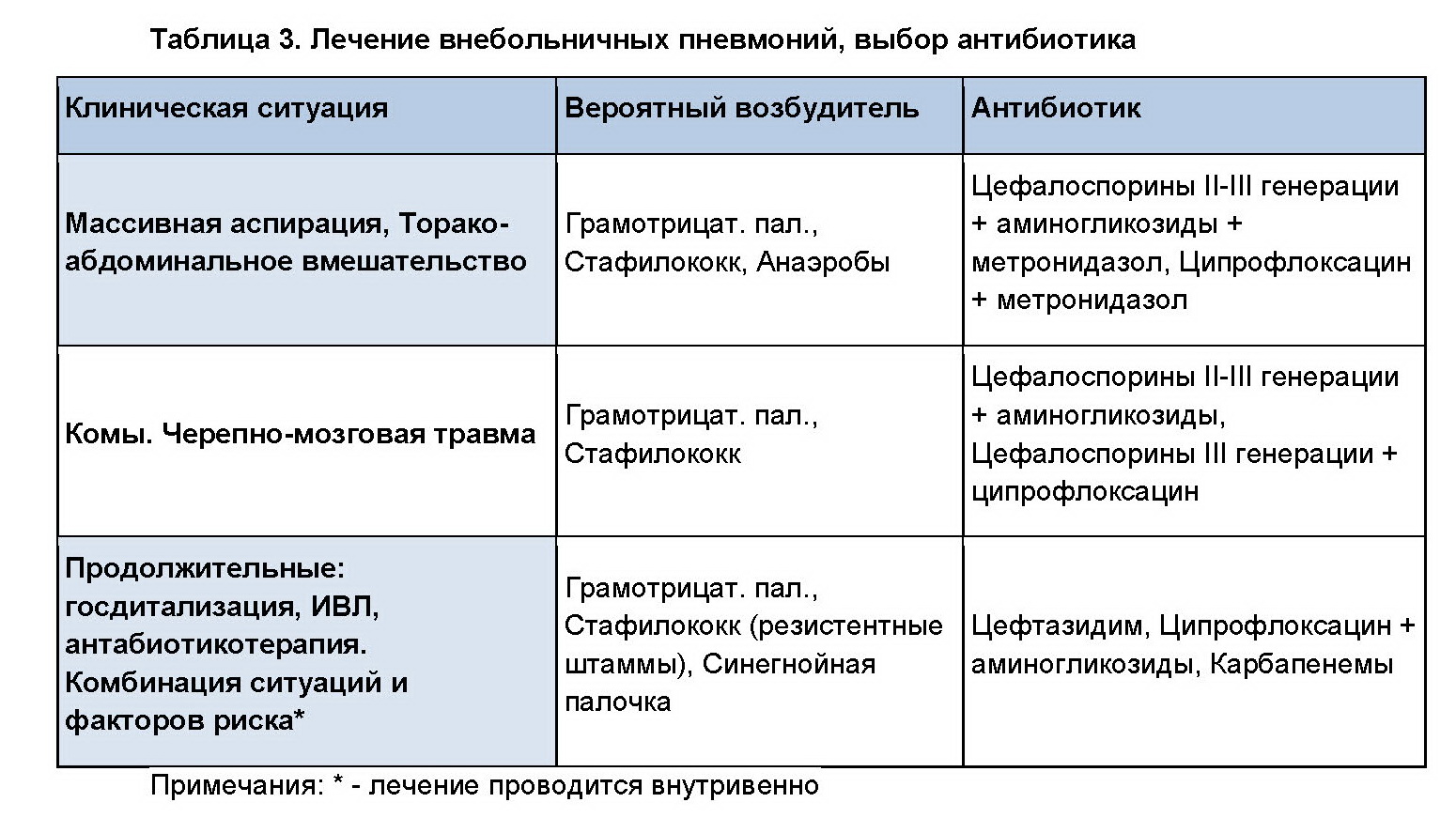 «Когда вы говорите о больших группах людей, это сопротивление может быть опасным, облегчая распространение инфекции.”
«Когда вы говорите о больших группах людей, это сопротивление может быть опасным, облегчая распространение инфекции.”
3. Антибиотики не универсальны
Антибиотики, которые действуют при инфекции мочевыводящих путей, отличаются от антибиотиков, которые помогают при стрептококковой инфекции горла. И антибиотики «широкого спектра действия», используемые для борьбы с инфекциями в больницах, — это не то же самое, что и очень специфические антибиотики, которые врач может прописать для лечения бактериальной ушной инфекции.
Вот почему это важно: если вы примете неправильное лекарство, оно не подействует.
Кроме того, он может иметь неприятные и нежелательные побочные эффекты.В большинстве случаев побочные эффекты антибиотиков довольно мягкие. Но, например, прием этих антибиотиков широкого спектра действия в течение длительного периода времени может подвергнуть вас риску заражения C. diff , тяжелой и трудно поддающейся лечению инфекции.
4. Не стоит экономить старые антибиотики «на всякий случай»
Если у вас остались антибиотики, оставшиеся после последней болезни, не начинайте их принимать. Во-первых, как упоминалось выше, разные антибиотики лечат разные типы бактериальных инфекций.Вы не можете просто предположить, что оставшиеся лекарства подействуют. И, опять же, прием неправильного лекарства, когда оно не поможет, означает риск возникновения побочных эффектов и устойчивости к лекарствам в будущем.
Ничто из этой информации не должно отпугивать вас от приема антибиотиков по назначению, когда они вам действительно нужны. Но врачи должны назначать их с осторожностью — и пациенты должны знать, что они не являются безрисковым лекарством от всех болезней.
Инфекции грудной клетки — Better Health Channel
Инфекция грудной клетки — это инфекция, которая поражает ваши легкие либо в более крупных дыхательных путях (бронхит), либо в меньших воздушных мешочках (пневмония).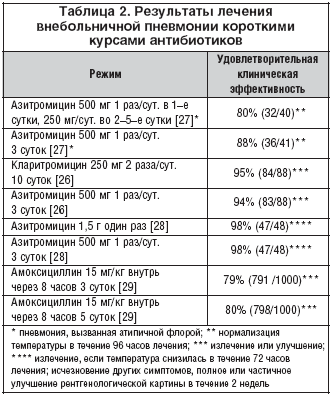 Наблюдается скопление гноя и жидкости (слизи), а дыхательные пути опухают, что затрудняет дыхание.
Наблюдается скопление гноя и жидкости (слизи), а дыхательные пути опухают, что затрудняет дыхание. Инфекции грудной клетки могут поражать людей любого возраста. Наибольшему риску подвержены маленькие дети и пожилые люди, а также люди, которые болеют и курильщики. Инфекция грудной клетки может быть серьезной для этих людей.
Симптомы инфекций органов дыхания
Пневмония чаще встречается зимой и весной. Он может появиться внезапно или медленно в течение нескольких дней. Симптомы будут зависеть от вашего возраста, причины и серьезности инфекции, а также любых других медицинских проблем, которые могут у вас возникнуть.Симптомы включают:- Учащенное или затрудненное дыхание
- Кашель с мокротой коричневого или зеленого цвета
- Лихорадка (потливость, дрожь, озноб)
- Плохое самочувствие
- Синий цвет вокруг губ (цианоз)
- Боль в животе
- Боль в груди
- Головные боли
- Боли общие
- Потеря аппетита
- У ребенка может быть рвота, диарея, раздражительность или сонливость.

Причины инфекций грудной клетки
К основным причинам относятся:- Вирус
- Бактерии
- Микоплазма (особый вид бактерий).
Диагностика инфекций грудной клетки
Ваш врач может назначить несколько тестов, которые могут включать:- Рентген грудной клетки
- Образец вашей мокроты
- Анализы крови.
Лечение инфекций грудной клетки
Большинство людей с бронхитом можно вылечить дома и полностью выздороветь.Оценка степени тяжести пневмонии сложна. Некоторых пациентов можно лечить дома с помощью простых антибиотиков. Пациентам с тяжелой формой заболевания может потребоваться госпитализация в отделение интенсивной терапии, и их болезнь может быть опасной для жизни.Варианты лечения включают:
- Ваш врач посоветует вам, какие лекарства вам понадобятся, чтобы справиться с этим приступом.
- Некоторых людей необходимо госпитализировать для дальнейшего лечения, особенно маленьких детей и пожилых людей, которые подвергаются большему риску серьезных осложнений.

- Может потребоваться проверка у вашего местного врача в течение 48 часов, особенно если вы не улучшаете состояние, и еще раз через шесть недель, чтобы убедиться, что вы полностью выздоровели. В это время может потребоваться рентген грудной клетки.
Заботьтесь о себе дома
Если у вас бактериальная инфекция грудной клетки, вы должны почувствовать себя лучше через 24-48 часов после начала приема антибиотиков. Вы можете кашлять несколько дней или недель. При других типах инфекций грудной клетки выздоровление более постепенное.Некоторое время вы можете чувствовать слабость и вам потребуется более длительный постельный режим.Руководствуйтесь вашим доктором, но общие рекомендации по уходу за собой включают:
- Принимайте лекарства в соответствии с указаниями. Даже если почувствуете себя лучше, закончите курс антибиотиков.
- Пейте много жидкости.
- Отдохнуть несколько дней.
- Устройтесь на ночь на паре подушек — так вам будет легче заснуть.

- Бросьте курить, по крайней мере, пока вы не почувствуете себя лучше, если вы не можете бросить курить на этом этапе.
- Если у вас есть какие-либо проблемы или вопросы, обратитесь к своему врачу.
- Обратитесь к местному врачу или в отделение неотложной помощи ближайшей больницы, если у вас (или вашего ребенка) проблемы с дыханием, высокая температура или ухудшение самочувствия.
Возможна вакцинация
Существуют вакцины, снижающие риск некоторых типов инфекций грудной клетки. Некоторые группы, такие как пожилые люди и люди с хроническими заболеваниями, могут быть вакцинированы против одного из наиболее распространенных типов бактериальной пневмонии.Для детей используется другая вакцина. Пожилым людям и людям с хроническими заболеваниями рекомендуется делать прививку от гриппа каждый год до наступления зимы, поскольку грипп может осложниться пневмонией. Обратитесь к врачу за дополнительной информацией.Куда обратиться за помощью
- Ваш врач
- ДЕТСКАЯ МЕДСЕСТРА Тел.
 1300 60 60 24 — для получения медицинской информации и консультаций (круглосуточно, 7 дней)
1300 60 60 24 — для получения медицинской информации и консультаций (круглосуточно, 7 дней) - Отделение неотложной помощи ближайшей больницы
- В экстренных случаях всегда звоните по номеру Triple Zero (000)
- Австралийский фонд легких тел.1800 654 301
- Quitline Тел. 13 7848 (13 ВЫЙТИ)
Что нужно помнить
- Инфекция грудной клетки поражает ваши легкие либо в более крупных дыхательных путях (бронхит), либо в меньших воздушных мешках (пневмония).
- Вполне вероятно, что ваша собственная иммунная система справится с инфекцией, поскольку большинство инфекций грудной клетки вызывается вирусом. Однако иногда для выздоровления необходимы антибиотики.
- Пожилым людям и людям с хроническими заболеваниями рекомендуется делать прививку от гриппа каждый год до наступления зимы и вакцину от пневмококка каждые пять лет.
Контент-партнер
Эта страница была подготовлена после консультаций и одобрена: Лучший канал здоровья — (нужен новый cp)
Последнее обновление:
Сентябрь 2012 г.
Контент на этом веб-сайте предоставляется только в информационных целях.Информация о терапии, услуге, продукте или лечении никоим образом не поддерживает и не поддерживает такую терапию, услугу, продукт или лечение и не предназначена для замены совета вашего врача или другого зарегистрированного медицинского работника. Информация и материалы, содержащиеся на этом веб-сайте, не предназначены для использования в качестве исчерпывающего руководства по всем аспектам терапии, продукта или лечения, описанных на веб-сайте. Всем пользователям рекомендуется всегда обращаться за советом к зарегистрированному специалисту в области здравоохранения для постановки диагноза и ответов на свои медицинские вопросы, а также для выяснения того, подходит ли конкретная терапия, услуга, продукт или лечение, описанные на веб-сайте, в их обстоятельствах.Штат Виктория и Департамент здравоохранения и социальных служб не несут ответственности за использование любыми пользователями материалов, содержащихся на этом веб-сайте.
Поствирусный кашель: Затяжной кашель
Существует три основных типа кашля: острый, подострый и хронический. Если кашель длился менее трех недель, у вас был острый кашель, который прошел. Кашель продолжительностью более трех недель, но менее восьми недель считается подострым.Поствирусный кашель считается подострым.
Однако, если у вас кашель, который длился более восьми недель, ваш кашель будет считаться хроническим. Если кашель не проходит более 21 дня после простуды, скорее всего, у вас постинфекционный кашель.
Хотя в большинстве случаев постинфекционный кашель вызван вирусными инфекциями верхних дыхательных путей, он также может быть вызван бактериальными или грибковыми инфекциями.
Почему мы кашляем
Вы когда-нибудь начинали кашлять, когда чувствовали, что кто-то использует слишком много одеколона или духов?Или, может быть, у вас постназальная капельница, и с тех пор вы кашляете.
В конечном итоге кашель — это рефлекс, который может быть вызван как механической, так и химической стимуляцией рецепторов. Хотя кашлевой рефлекс обычно связан с верхними дыхательными путями, он может быть вызван в верхних и нижних дыхательных путях, перикарде (ткани сердца), пищеводе, диафрагме и желудке.
Хотя кашлевой рефлекс обычно связан с верхними дыхательными путями, он может быть вызван в верхних и нижних дыхательных путях, перикарде (ткани сердца), пищеводе, диафрагме и желудке.
Механические рецепторы вызывают кашель при прикосновении или перемещении. Химические рецепторы реагируют на изменение температуры, воздействие кислоты или таких веществ, как капсаицин, которые мы считаем пряным.
Рецепторы вокруг гортани, трахеи и бронхов могут активироваться как механическими, так и химическими способами. Когда активируются механические или химические рецепторы, вы начинаете кашлять.
Распространенность
После распространенной инфекции верхних дыхательных путей у 25 из 100 человек будет постоянный поствирусный кашель. В течение этого времени вы не заразитесь, но у вас будет мучительный кашель, который может или не может повлиять на вашу повседневную деятельность. .
Если вы заразились грибковой или бактериальной инфекцией верхних дыхательных путей, такой как Mycoplasma pneumoniae или Bordetella pertussis (коклюш), ваш риск возрастет до 25–50%. Взаимодействие с другими людьми
Взаимодействие с другими людьми
Поствирусный кашель чаще встречается в зимние месяцы из-за сезонного увеличения инфекций верхних дыхательных путей (URI). Больше всего страдают дети младшего школьного возраста, которым в среднем приходится от семи до 10 ИВР в год.
В то время как у взрослых бывает от двух до пяти приступов в год, риск для детей и взрослых существенно не отличается.
Причины
Причина, по которой у вас сохраняется кашель после инфекции верхних дыхательных путей, остается неясной.Однако считается, что причиной является оставшееся воспаление и нарушение целостности ткани (эпителия) верхних или нижних дыхательных путей из-за холода.
Когда секрет выходит из верхних дыхательных путей (как при постназальном капельнице), может сработать кашлевой рефлекс. Распространенные причины поствирусного кашля включают:
В большинстве случаев вам не нужно обращаться к врачу, если нет других симптомов. Единственное исключение может быть, если кашель сохраняется более восьми недель или становится продуктивным (возможный признак ходячей пневмонии).
Диагностика
В нормальных условиях вам не нужно будет получать диагноз поствирусного кашля, если у вас недавно была инфекция верхних дыхательных путей и кашель не сохранялся дольше восьми недель.
Однако, если у вас возникают проблемные симптомы, влияющие на качество вашей жизни, вам следует обратиться к врачу. Ваш врач тщательно изучит анамнез, включая начало вашей простуды, а также характеристики вашего текущего кашля.
Поствирусный кашель диагностируется путем исключения других причин хронического кашля. В зависимости от вашего анамнеза вашему врачу может потребоваться исключить эти другие причины хронического кашля:
Вашему врачу, скорее всего, не придется проверять вас на каждую из этих причин. Они определят, нужно ли обследовать кого-либо из них, на основании своего медицинского осмотра и вашей истории болезни.
Лечение
Без лечения поствирусный кашель пройдет сам.Однако, если ваш кашель значительно влияет на качество вашей жизни, вы можете обнаружить, что время разрешения от трех до восьми недель слишком велико.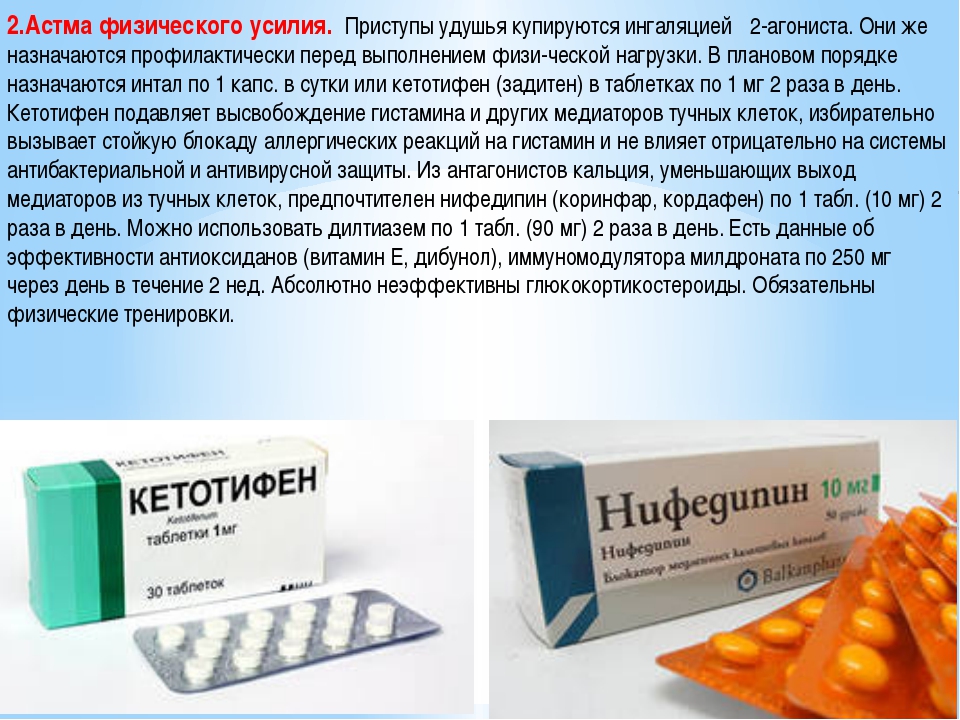 В этом случае вам следует обратиться к врачу для симптоматического лечения.
В этом случае вам следует обратиться к врачу для симптоматического лечения.
Чтобы правильно лечить вас, вашему врачу необходимо будет определить, вызван ли ваш поствирусный кашель постназальным выделением жидкости (теперь это называется синдромом кашля верхних дыхательных путей) или он напрямую связан с воспалительными изменениями или изменениями рецепторов кашля в результате вирусной инфекции. .
Синдром кашля верхних дыхательных путей
Кашель, связанный с синдромом кашля верхних дыхательных путей (UACS), требует такого же лечения, как если бы вам был поставлен диагноз неаллергенного UACS.
В качестве первой линии лечения ваш врач назначит антигистаминные препараты первого поколения, такие как бромфенирамин, клемастин или хлорфенирамин. Хотя они обладают более сильным седативным действием, чем новые препараты, они более эффективны для минимизации поствирусного кашля.
Если вам нужно работать или вы не можете переносить седативный эффект, можно использовать следующие антигистаминные препараты второго поколения:
Поствирусный кашель без UACS
Поствирусный кашель без UACS напрямую связан с изменениями в тканях дыхательных путей и рецепторами кашля, вызванными вашей вирусной инфекцией. Лечение поствирусного кашля аналогично лечению астмы.
Лечение поствирусного кашля аналогично лечению астмы.
Для этого ваш врач может попросить вас пройти тест на метахолин или антигистаминный препарат, чтобы проверить, есть ли у вас гиперреактивность бронхов. В зависимости от тяжести ваших симптомов вам будут прописаны один или несколько из следующих типов лекарств:
- Ингаляционные глюкокортикоиды
- Ингаляционные бронходилататоры
- Антагонисты лейкотриеновых рецепторов
- пероральный преднизон
Если ваш анализ не показывает гиперреактивности бронхов, может быть полезно попробовать курс ипратропия бромида (Атровент).Атровент оказался успешным в послевирусном разрешении, когда не подозревается кашлевой вариант астмы.
Кашель две недели? Вам все еще не нужен антибиотик
USATODAY Опубликовано 17:00 ET 14 января 2013 г. | Обновлено 17:14 ET 14 января 2013 г.
Секретарь здравоохранения и социальных служб Кэтлин Себелиус демонстрирует, как кашлять 8 сентября 2009 г.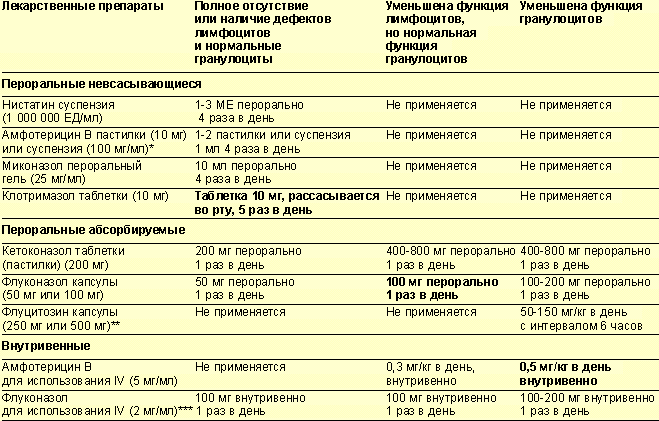 в Филадельфии. Чиновники рекомендуют кашлять в локоть, а не в руку, чтобы предотвратить распространение микробов.(Фото: Мэтт Рурк, AP)
в Филадельфии. Чиновники рекомендуют кашлять в локоть, а не в руку, чтобы предотвратить распространение микробов.(Фото: Мэтт Рурк, AP)
Основные моменты истории
- В среднем кашель длится почти 18 дней, обзор исследований показывает, что
- В среднем взрослые люди считают, что кашель должен длиться всего семь-девять дней
- Антибиотики не работают большинство кашляет, но люди требуют их
Как долго длится типичный кашель, который бывает при простуде? Если вы угадали около недели, вы средний, но ошиблись.
В новом исследовании врачи, изучавшие медицинские исследования, обнаружили, что «острый кашель», иногда называемый «острым бронхитом», длится в среднем почти 18 дней.Но когда врачи спросили 493 взрослых в Грузии, как долго, по их мнению, продлится такой кашель, по оценкам, в среднем было от семи до девяти дней.
Это несоответствие между реальностью и ожиданиями может быть одной из основных причин того, что многие люди ошибочно полагают, что кашель, продолжающийся более нескольких дней, необходимо лечить антибиотиками, — говорит ведущий исследователь Марк Эбелл, семейный врач и доцент кафедры общественного здравоохранения. Университет Джорджии. Отчет был опубликован в понедельник в журнале Annals of Family Medicine .
Университет Джорджии. Отчет был опубликован в понедельник в журнале Annals of Family Medicine .
«Я часто вижу пациентов, которые приходят и болеют четыре или пять дней, и говорят:« Боже, мне действительно нужен антибиотик — мне просто не становится лучше », — говорит Эбелл.
На самом деле, он и другие эксперты говорят, что самый острый кашель вызван вирусными заболеваниями, такими как простуда и грипп, и антибиотики не избавятся от них, сколько бы они ни длились. Это потому, что антибиотики лечат только бактериальные заболевания, например, некоторые формы пневмонии. Когда они используются при вирусных заболеваниях, они могут принести больше вреда, чем пользы, часто вызывая диарею, аллергические реакции и другие побочные эффекты, а также стимулируя рост устойчивых к антибиотикам бактерий, которые могут вызвать заболевание не только у человека, принимавшего антибиотики, но и у других людей. также.
Тем не менее, многие пациенты требуют лекарства, и многие врачи прописывают их, иногда просто для того, чтобы угодить пациентам и сэкономить время, — говорит Густаво Феррер, пульмонолог из клиники Кливленда, Флорида, в Вестоне.
«Я все время это вижу», — говорит он. «Здесь, во Флориде, многие пациенты звонят в центры неотложной помощи клиники Z-Pac», — говорит он после приема антибиотика Zithromax. «Они приходят с кашлем, и если врачи не прописывают его, они ходят за покупками в клинику, пока не найдут его».
Когда это происходит, говорит Эбелл, пациенты часто считают, что антибиотик заставил их чувствовать себя лучше через несколько дней, но «это все равно произошло бы».«Если просто дать большему количеству пациентов знать, как долго длится нормальный кашель, это может помочь», — говорит он.
Образовательные усилия, направленные на пациентов и врачей, пока не имели большого успеха, согласно исследованиям, в том числе опубликованному в понедельник онлайн в журнале JAMA Internal Medicine . В ходе исследования исследователи следовали 33 медицинским практикам, в том числе 11, которые использовали печатные брошюры и плакаты, и 11, которые использовали компьютеризированные инструкции, чтобы препятствовать использованию антибиотиков при кашле. Результаты: количество прописанных рецептов снизилось с 80% до 68% в первой группе и с 74 % до 61% во втором.
Результаты: количество прописанных рецептов снизилось с 80% до 68% в первой группе и с 74 % до 61% во втором.
Эти цифры были ниже, чем у практикующих, которые ничего не делали, но все же слишком высоки, говорит ведущий исследователь Ральф Гонсалес, профессор медицины Калифорнийского университета в Сан-Франциско. Но он говорит, что некоторые врачи внесли большие изменения, и он надеется, что сочетание подходов поможет решить эту проблему. Он говорит, что ему нравится идея Эбелла о том, чтобы подчеркнуть нормальную продолжительность кашля, и он уже использует ее: «Я говорю своим пациентам, что могу почти гарантировать, что вы будете кашлять в течение недели, и что есть вероятность 80 или 90%, что через три недели он закончится.«
Пациенты, которые хотят временного облегчения, могут попробовать седативные антигистаминные препараты старого образца, чтобы избавиться от постназальных капель, которые часто вызывают кашель, — говорит Мелвин Праттер, профессор медицины в Медицинской школе Купера Университета Роуэн в Камдене. , Нью-Джерси. К сожалению, по его словам, сиропы и капли от кашля вряд ли сильно помогут.
, Нью-Джерси. К сожалению, по его словам, сиропы и капли от кашля вряд ли сильно помогут.
Прочтите или поделитесь этой историей: https://www.usatoday.com/story/news/nation/2013/01/14/cough-lasts-long-antibiotics/1833029/
Сейчас кашель и простуда. Вам нужны антибиотики?
У вас болит горло; у вас насморк. Вы простужаетесь. Через несколько дней вы начинаете кашлять или чувствовать давление в носовых пазухах. Что вы можете сделать, чтобы поправиться?Респираторные инфекции
Простуда — самая распространенная причина, по которой взрослые пропускают работу, а дети пропускают школу. Взрослые в среднем простужаются от двух до трех в год, а у детей обычно бывает больше.Простуда вызвана вирусом. Другие респираторные инфекции, такие как фарингит (боль в горле), синусит и бронхит, обычно вызываются вирусами. Простуды обычно длятся от семи до 10 дней. Вирусный бронхит может длиться до трех недель. На вирусы не действуют антибиотики, и антибиотики не помогут вам быстрее поправиться. Если вы когда-либо принимали антибиотик от вируса и чувствовали себя лучше, скорее всего, это связано с тем, что ваша иммунная система борется с инфекцией.
Если вы когда-либо принимали антибиотик от вируса и чувствовали себя лучше, скорее всего, это связано с тем, что ваша иммунная система борется с инфекцией.
В чем проблема с приемом антибиотика от вируса?
Сопротивление
В течение многих лет мы знали, что неправильное использование антибиотиков в здравоохранении и на фермах может привести к устойчивости к антибиотикам.Если вскоре после приема антибиотика вы заразились бактериальной инфекцией, вам, вероятно, придется принять более сильнодействующее лекарство.Хорошее обращение с антибиотиками важно для всего сообщества. По меньшей мере 23 000 американцев умирают ежегодно от инфекций, вызванных устойчивыми к антибиотикам бактериями. Некоторые «супербактерии» устойчивы почти ко всем антибиотикам.
Побочные эффекты
Некоторые бактерии в вашем организме полезны. Возможно, вы слышали о пробиотиках. Это полезные организмы, обычно бактерии, которые находятся в пищеварительном тракте.Все антибиотики могут убить не только вредные, но и полезные бактерии. Это нарушает естественный баланс флоры (бактерий и других организмов) в вашем организме и может вызвать диарею или дрожжевые инфекции.
Это нарушает естественный баланс флоры (бактерий и других организмов) в вашем организме и может вызвать диарею или дрожжевые инфекции.Некоторые группы антибиотиков имеют возможные серьезные побочные эффекты, включая повреждение почек, повреждение сухожилий и электролитные нарушения, которые могут влиять на частоту сердечных сокращений.
Чего вам следует ожидать, если вы позвоните или обратитесь к своему поставщику медицинских услуг?
Если у вас респираторные симптомы без температуры в течение менее трех недель, вам часто не нужны антибиотики.Ваш поставщик может лечить ваши симптомы с помощью безрецептурных или рецептурных средств для подавления кашля или бронходилататора (например, ингалятора с альбутеролом), чтобы помочь открыть дыхательные пути.
Если ваш медработник обнаружит бактериальную инфекцию, например, ангины, вам понадобится антибиотик. Курящим людям или людям с заболеваниями легких, такими как астма, также может потребоваться лечение антибиотиками.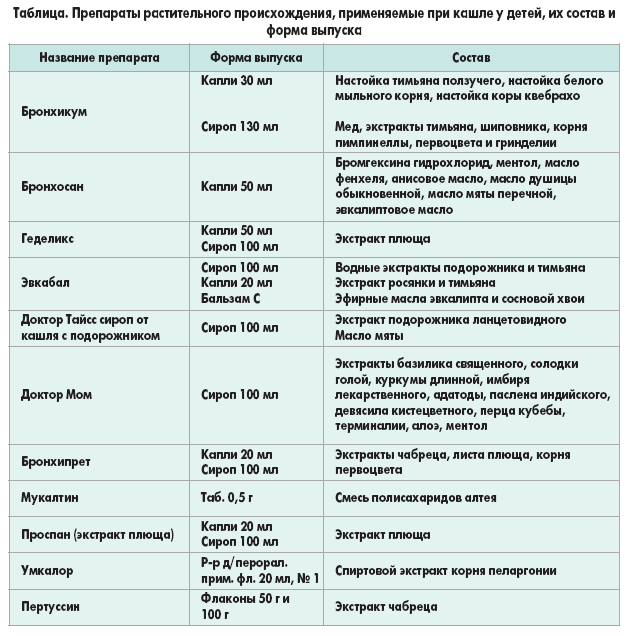 В настоящее время антибиотики часто назначают короткими курсами. Раньше были распространены более длительные курсы, но это может усилить побочные эффекты, резистентность и новые инфекции.
В настоящее время антибиотики часто назначают короткими курсами. Раньше были распространены более длительные курсы, но это может усилить побочные эффекты, резистентность и новые инфекции.
Что делать, если вам нужен антибиотик?
Спросите у своего поставщика медицинских услуг или фармацевта об использовании пробиотика, который может помочь противодействовать диарее и дрожжевым инфекциям.
Обязательно принимайте точно так, как указано. Ваш фармацевт скажет вам, следует ли принимать лекарство с едой или без нее, или же другие продукты, такие как антациды или минеральные добавки, могут мешать его работе.
Если ваш врач не потребует от вас прекратить лечение, примите полный курс антибиотика, даже если вы почувствуете себя лучше.Если по какой-либо причине вы не допилите антибиотик, утилизируйте его надлежащим образом. Недавнее исследование показало, что 14 процентов пациентов избавились от антибиотиков по рецепту дома, а 5 процентов пациентов использовали антибиотики без рецепта в прошлом году — действия, которые могут вызвать дальнейшую устойчивость к антибиотикам.


 В таком случае лечение может оказаться абсолютно неэффективным, а кашель после приема антибиотиков может сохраниться.
В таком случае лечение может оказаться абсолютно неэффективным, а кашель после приема антибиотиков может сохраниться.
.gif)
 Для этого могут использоваться такие лекарства, как «Цетрин», «Телфаст» и так далее.
Для этого могут использоваться такие лекарства, как «Цетрин», «Телфаст» и так далее.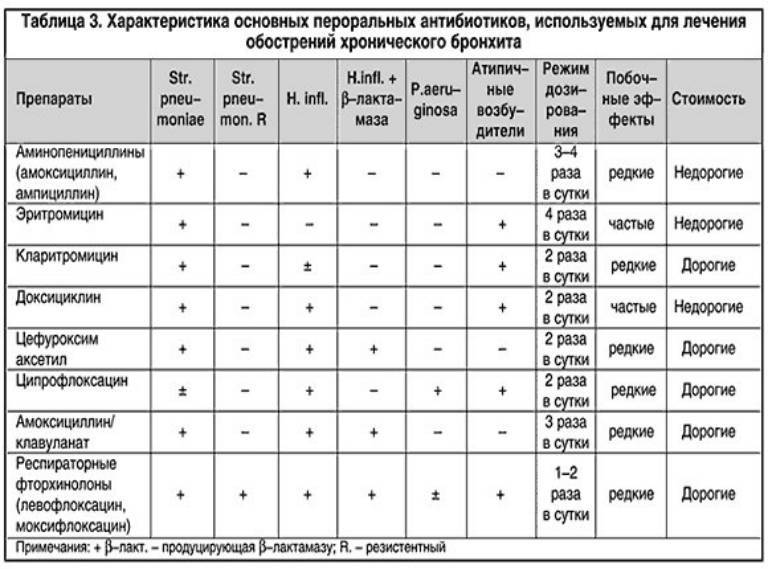 (Убить коклюшную палочку несложно, хотя и не все антибиотики на нее действуют. Но в периоде спазматического кашля никакого эффекта – в виде уменьшения частоты и длительности приступов – заметить не удается. И мы уже понимаем почему – ведь кашель не из за микроба, а из за поражения клеток кашлевого центра. Главная цель приема антибиотиков в этом периоде – сделать больного не заразным)
(Убить коклюшную палочку несложно, хотя и не все антибиотики на нее действуют. Но в периоде спазматического кашля никакого эффекта – в виде уменьшения частоты и длительности приступов – заметить не удается. И мы уже понимаем почему – ведь кашель не из за микроба, а из за поражения клеток кашлевого центра. Главная цель приема антибиотиков в этом периоде – сделать больного не заразным) Выводы из этих знаний вполне логичны: не устраивать активных игр с беганьем, прыганьем и с катанием; всячески избегать пыли, удалять ребенка из комнаты на время уборки; стараться, чтобы предлагаемая ребенку пища не требовала особого жевания и уж, по крайней мере, на время болезни, забыть о жевательных резинках.(С учетом предыдущего пункта, кормление ребенка с коклюшем составляет особую проблему. Для некоторых детей сам процесс поглощения пищи становится настолько страшным, что даже упоминание о еде (например, произнесенная мамой фраза: «пойдем кушать») вызывает приступ кашля. К счастью это бывает редко, но вот кашель после еды и рвота всем, что съел – явление довольно распространенное. Не следует давать сразу много еды – даже если хочет есть много. Чем дольше будет жевать и чем больше съест – тем больше вероятность и приступа и рвоты. Поэтому, лучше кормить чаще, но понемногу. В принципе, кашель с рвотой после него редко бывает 2 раза подряд – т.е. если после приступа рвота была, то следующие 2 3 приступа будут легче)
Выводы из этих знаний вполне логичны: не устраивать активных игр с беганьем, прыганьем и с катанием; всячески избегать пыли, удалять ребенка из комнаты на время уборки; стараться, чтобы предлагаемая ребенку пища не требовала особого жевания и уж, по крайней мере, на время болезни, забыть о жевательных резинках.(С учетом предыдущего пункта, кормление ребенка с коклюшем составляет особую проблему. Для некоторых детей сам процесс поглощения пищи становится настолько страшным, что даже упоминание о еде (например, произнесенная мамой фраза: «пойдем кушать») вызывает приступ кашля. К счастью это бывает редко, но вот кашель после еды и рвота всем, что съел – явление довольно распространенное. Не следует давать сразу много еды – даже если хочет есть много. Чем дольше будет жевать и чем больше съест – тем больше вероятность и приступа и рвоты. Поэтому, лучше кормить чаще, но понемногу. В принципе, кашель с рвотой после него редко бывает 2 раза подряд – т.е. если после приступа рвота была, то следующие 2 3 приступа будут легче) Но ведь традиционные действия при появлении кашля у ребенка заключаются в том, чтобы подержать его дома. И неудивительно, что после месяца кашляния взаперти, без прогулок и свежего воздуха, якобы «бронхит» который, на, самом деле, был легким коклюшом, заканчивается воспалением легких. Поэтому необходимо помнить и понимать, что свежий воздух является обязательным условием правильной помощи ребенку не только при коклюше, но и при других болезнях, сопровождающихся кашлем и при бронхите, и при трахеите, и при аллергических поражениях дыхательных путей, и при воспалении легких. Но, поскольку упомянутые нами «другие болезни» проходят несравнимо быстрее, чем коклюш, то и отрицательные последствия домашнего режима проявляются не так часто. Таким образом, если уж диагностирован коклюш, то все родственники больного должны быть мобилизованы для того, чтобы по очереди с ребенком гулять. В летнее время, конечно же, не целесообразно быть там, где сухо и тепло, необходимо вставать пораньше, пока влажно и прохладно и в обязательном порядке подольше гулять перед сном.
Но ведь традиционные действия при появлении кашля у ребенка заключаются в том, чтобы подержать его дома. И неудивительно, что после месяца кашляния взаперти, без прогулок и свежего воздуха, якобы «бронхит» который, на, самом деле, был легким коклюшом, заканчивается воспалением легких. Поэтому необходимо помнить и понимать, что свежий воздух является обязательным условием правильной помощи ребенку не только при коклюше, но и при других болезнях, сопровождающихся кашлем и при бронхите, и при трахеите, и при аллергических поражениях дыхательных путей, и при воспалении легких. Но, поскольку упомянутые нами «другие болезни» проходят несравнимо быстрее, чем коклюш, то и отрицательные последствия домашнего режима проявляются не так часто. Таким образом, если уж диагностирован коклюш, то все родственники больного должны быть мобилизованы для того, чтобы по очереди с ребенком гулять. В летнее время, конечно же, не целесообразно быть там, где сухо и тепло, необходимо вставать пораньше, пока влажно и прохладно и в обязательном порядке подольше гулять перед сном. Важно только не забывать о том, что во время гуляний следует избегать общения с другими детьми. Очень хорошо прогуливаться возле водоемов, если таковые имеются поблизости. А если не имеются, то вообще не плохо бы было уехать туда, где они есть – в деревню к бабушке, на дачу и т.п.
Важно только не забывать о том, что во время гуляний следует избегать общения с другими детьми. Очень хорошо прогуливаться возле водоемов, если таковые имеются поблизости. А если не имеются, то вообще не плохо бы было уехать туда, где они есть – в деревню к бабушке, на дачу и т.п. Само собой разумеется, что диагноз воспаления легких поставит врач, если его вызвать, но коклюш ведь длится несколько месяцев, и лечится, чаще всего, в домашних условиях. Нередко бывает так, что родителям не очень то и удобно часто беспокоить врача, особенно когда диагноз вполне ясен, и не менее ясно, что для выздоровления нужно время и не малое. Перечисленные выше помогут родителям своевременно обратиться за помощью.
Само собой разумеется, что диагноз воспаления легких поставит врач, если его вызвать, но коклюш ведь длится несколько месяцев, и лечится, чаще всего, в домашних условиях. Нередко бывает так, что родителям не очень то и удобно часто беспокоить врача, особенно когда диагноз вполне ясен, и не менее ясно, что для выздоровления нужно время и не малое. Перечисленные выше помогут родителям своевременно обратиться за помощью. Но и врач больницы, и родители ребенка, прежде чем попрощаться друг с другом, должны быть в уверенности относительно того, что болезнь свой пик миновала (нет остановок дыхания, прошли осложнения, в течение нескольких дней количество приступов кашля стало уменьшаться). Антибиотиками и свежим воздухом лечение коклюша, разумеется, не ограничивается. Хотя из огромного арсенала лекарственных препаратов, помогающих при кашле, нет ни одного, способного существенно облегчить течение болезни. Выбор конкретного лекарства – дело врача, но родители должны знать следующее: даже если, с Вашей точки зрения, назначенное лекарство, например, бромгексин, не помогает вообще, это вовсе не говорит о нецелесообразности его приема. Дело в том, что механизм действия большинства отхаркивающих средств (и упомянутого нами бромгексина в том числе) основан на разжижении мокроты. Кашлять ребенок реже не станет, но вероятность осложнений уменьшится в несколько раз, поскольку именно густая слизь, нарушая проходимость бронхов, и является главной причиной развития воспаления легких
Но и врач больницы, и родители ребенка, прежде чем попрощаться друг с другом, должны быть в уверенности относительно того, что болезнь свой пик миновала (нет остановок дыхания, прошли осложнения, в течение нескольких дней количество приступов кашля стало уменьшаться). Антибиотиками и свежим воздухом лечение коклюша, разумеется, не ограничивается. Хотя из огромного арсенала лекарственных препаратов, помогающих при кашле, нет ни одного, способного существенно облегчить течение болезни. Выбор конкретного лекарства – дело врача, но родители должны знать следующее: даже если, с Вашей точки зрения, назначенное лекарство, например, бромгексин, не помогает вообще, это вовсе не говорит о нецелесообразности его приема. Дело в том, что механизм действия большинства отхаркивающих средств (и упомянутого нами бромгексина в том числе) основан на разжижении мокроты. Кашлять ребенок реже не станет, но вероятность осложнений уменьшится в несколько раз, поскольку именно густая слизь, нарушая проходимость бронхов, и является главной причиной развития воспаления легких Они могут возникать по отдельности или одновременно. Они могут возникнуть в диапазоне от нескольких часов до нескольких недель после начала приема данного препарата. Некоторые из перечисленных эффектов могут быть необратимыми и привести к инвалидности или летальному исходу.
Они могут возникать по отдельности или одновременно. Они могут возникнуть в диапазоне от нескольких часов до нескольких недель после начала приема данного препарата. Некоторые из перечисленных эффектов могут быть необратимыми и привести к инвалидности или летальному исходу. К ним может относиться непереносимость жары или холода, изменение тактильной чувствительности, ощущение жжения, онемения, покалывания, боль или слабость в руках, кистях рук, ногах или ступнях.
К ним может относиться непереносимость жары или холода, изменение тактильной чувствительности, ощущение жжения, онемения, покалывания, боль или слабость в руках, кистях рук, ногах или ступнях. Проконсультируйтесь с врачом и убедитесь, что польза от применения данного лекарственного препарата превышает риски.
Проконсультируйтесь с врачом и убедитесь, что польза от применения данного лекарственного препарата превышает риски. В большинстве случаев снижение уровня сахара в крови наблюдалось у пациентов с сахарным диабетом, которые получали лечение сахароснижающими препаратами, такими как инсулин. Выраженное снижение уровня сахара в крови приводило к коме и в некоторых случаях к смерти. Контролируйте уровень сахара в крови в соответствии с указаниями врача.
В большинстве случаев снижение уровня сахара в крови наблюдалось у пациентов с сахарным диабетом, которые получали лечение сахароснижающими препаратами, такими как инсулин. Выраженное снижение уровня сахара в крови приводило к коме и в некоторых случаях к смерти. Контролируйте уровень сахара в крови в соответствии с указаниями врача. Используйте солнцезащитные зонты, носите одежду длинную одежду и солнцезащитные очки.
Используйте солнцезащитные зонты, носите одежду длинную одежду и солнцезащитные очки.
 В редких случаях некоторые аллергические реакции приводили к смерти.
В редких случаях некоторые аллергические реакции приводили к смерти.

 Храните все лекарственные препараты в месте, недоступном для детей и домашних животных.
Храните все лекарственные препараты в месте, недоступном для детей и домашних животных.

 1300 60 60 24 — для получения медицинской информации и консультаций (круглосуточно, 7 дней)
1300 60 60 24 — для получения медицинской информации и консультаций (круглосуточно, 7 дней)