причины, симптомы, диагностика, лечение, профилактика
Представляет собой повреждение слизистой оболочки глотки, вызванное воздействием высоких температур, химических веществ, реже — электричеством или ионизирующим излучением.
ПричиныЧаще всего ожоги глотки возникают в результате намеренного или ошибочного проглатывания раскаленных либо агрессивных химических жидкостей. Причины повреждения оказывают непосредственное влияние на клиническую симптоматику и проводимое лечение. С учетом этиологических факторов различают следующие виды ожогов:
термические повреждения, возникающие при употреблении горячей пищи или кипящих жидкостей, реже — повреждение глотки, возникающее при вдыхании раскаленного воздуха, горючего газа или пара, в большинстве случаев такие травмы сочетаются с ожогами слизистых оболочек рта и пищевода;
химические ожоги, возникающие при употреблении агрессивных жидкостей (щелочей и кислот), такие повреждения характеризуются более тяжелым, чем при термическом воздействии, течением и могут сопровождаться повреждением слизистого шара и подлежащих тканей;
электрические и лучевые повреждения гортани, возникающие на фоне воздействия на область шеи электрического тока или ионизирующего излучения, чаще всего они являютсяосложнением либо сопутствующей нозологией при других видах поражений.
СимптомыТяжесть клинической симптоматики зависит от тяжести патологических изменений, их размеров и степени поражения других органов. Чаще всего пострадавший пытается выплюнуть проглоченную жидкость, что предотвращает поражение пищевода и желудка, но при этом оказывает дополнительное повреждающее воздействие на слизистую рта, губ и языка. В результате контакта с агрессивными средами на слизистой этих органов образуется плотный струп, окрас которого зависит от свойств повреждающего агента. Например, при термических и химических ожогах, вызванных уксусной кислотой и щелочами, формируется белый струп, при повреждении азотной кислотой – желтый, серной или хлористоводородной кислотой – черный либо темно-бурый.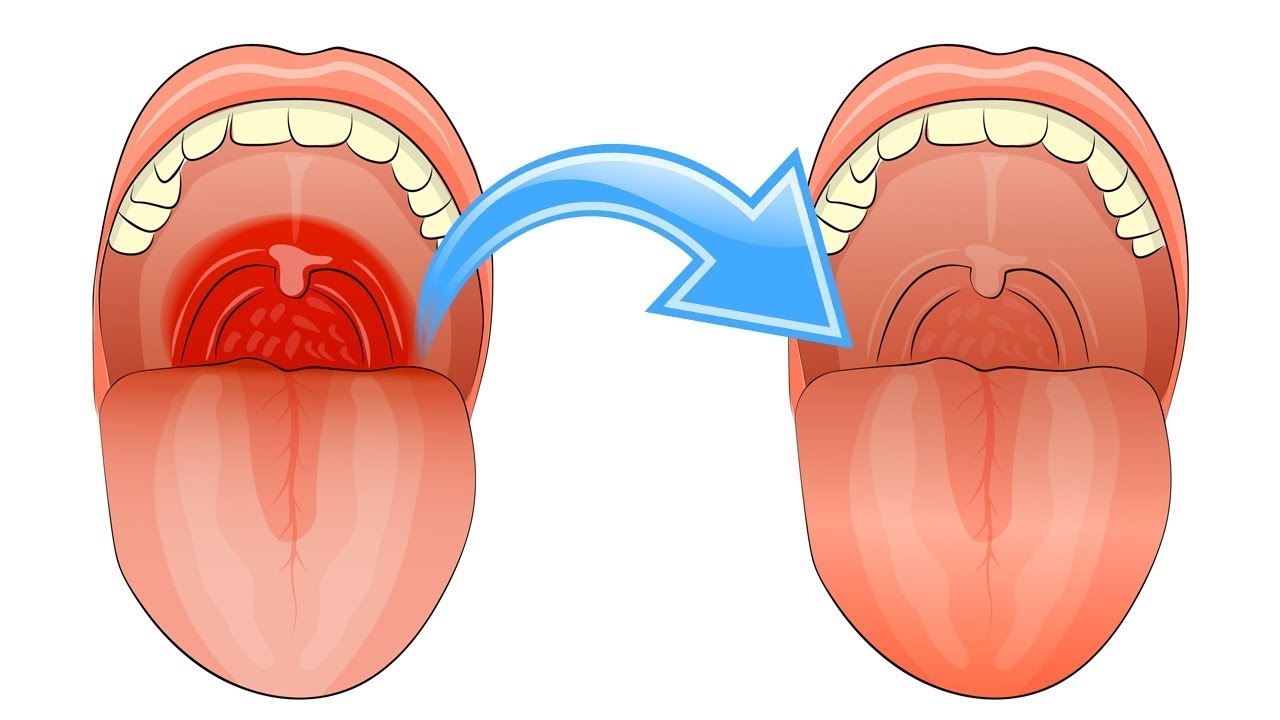
В большинстве случаев основным симптомом ожогов глотки, вне зависимости от их этиологического фактора, является жгучая или колющая боль, локализирующаяся в верхней трети шеи и иногда иррадиирующая в нижнюю часть шеи. Боль может ощущаться также за грудиной и в эпигастрии и часто сочетается с рвотой, которая при тяжелых ожогах имеет вид кофейной гущи. У таких больных отмечается усиленное слюнотечение, кашель, нарушение вкуса. Помимо этого, у большинства больных возникает затруднение глотания. При легких ожогах нарушается проходимость только твердой пищи, при II степени ожогов твердая пище не проходит вовсе, а жидкая – с сильной болью. При III степени у больного возникают сложности при проглатывании даже жидкость. При тяжелых ожогах возникает интоксикационный синдром, проявляющийся повышением температуры тела до высоких цифр, ознобом, головокружением, общим недомоганием и слабостью.
Постановка диагноза ожог глотки не представляет особых трудностей. При постановке диагноза достаточно данных анамнеза и физикального осмотра. Для оценки степени повреждения и определения дальнейшей терапевтической тактики могут быть назначены опрос пациента, внешний осмотр, фарингоскопия, непрямая ларингоскопия, общий и биохимический анализ крови.
ЛечениеЛечебные мероприятия должны начинаться сразу же после получения человеком травмы. Из медикамедикаментозных средств при химических ожогах больному назначаются средства, нейтрализующие их негативное воздействие на слизистую глотки. Также может потребоваться проведение инфузионной терапии плазмозаменителями с целью дезинтоксикации и восстановления нормальных реологических свойств крови.
В случае развития гемолитического синдрома пострадавшему может быть дополнительно назначено переливание эритроцитарной массы. Для устранения болей потребуется назначение нестероидных противовоспалительных средств, наркотических анальгетиков, прямых антикоагулянтов, антибактериальных препаратов широкого спектра действия.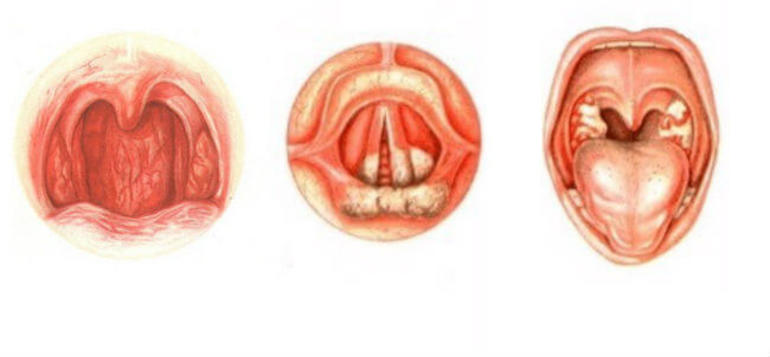
Хирургическое вмешательство обосновано только при тяжелых ожогах или присоединении вторичной инфекции.
Профилактика ожогов глотки основана на соблюдении правил техники безопасности, предупреждении прямого контакта слизистой и кожи глотки с агрессивными химическими веществами и горячими жидкостями.
Ожог горла — чем лечить в домашних условиях? Что делать?
Ожог горла — опасная травма, для которой характерным признаком является повреждение слизистой оболочки горла химическими веществами или горячей жидкостью.
Произойти такая ситуация может дома, на работе, на приеме у стоматолога, и даже при попытке суицида.
Полностью или частично ожог сопровождается травмой неба, полости рта, наружной части гортани и пищевода. Насколько серьезными будут последствия, зависит от того, как быстро и качественно была оказана помощь.
Поэтому в этой статье мы рассмотрим, чем лечить в домашних условиях ожог горла.
Причины ожога горла
Повредить слизистую оболочку горла и гортань можно по разным причинам, чаще неожиданным: из-за употребления горячей пищи, воды, от попадания химических веществ.
Ситуаций для возникновения травмы, особенно, если человек находится под воздействием алкоголя, очень много. Обжечься можно случайно, а поражению в тяжелых случаях подвергаются не только поверхностный слой тканей, но и мышцы, хрящи, связки, что представляет серьезную опасность для жизни пострадавшего.
Именно поэтому необходимо всегда быть предельно внимательным и осторожным, а в случае получения ожога, — действовать строго по инструкции.
Отличительной особенностью ожогов в результате воздействия химических веществ является то, что их действие не заканчивается после попадания на ткани организма. Кислоты, спирт, уксус продолжают разрушать клетки до тех пор, пока они не будут полностью нейтрализованы.
В большинстве случаев с жалобами на ожог гортани обращаются люди, которые неправильно пользовались йодом для смазывания миндалин, полоскания горла (в высокой концентрации).
Также ожог может появиться в результате неверного применения народных рецептов в лечении фарингита и ангины, к примеру, при неоправданно большом добавлении йода в раствор.
Виды ожогов
Химический ожог горла — это очень серьезная проблема, главной причиной которой в быту являются алкогольные напитки или определенные лекарственные препараты.
Интересно, что банальное полоскание горла раствором йода или различными спиртовыми настойками может быть причиной причинения химического ожога слизистой горла.
Полюбившийся нам йод — это агрессивное химические вещество, которое способно вызвать серьезнейший ожог тканей. «Йокс», «Люголь» — это лекарственные препараты, разработанные на основе йода.
При наличии сильного тонзиллита или фарингита применение данных препаратов может привести к ожогу слизистой.
Специфические вещества, вызывающие химический ожог, это: лимонная кислота, нашатырь, сода, уксус, ацетон, щелочи и кислоты, этиловый спирт.
Ожог горла желудочным соком при гастрите может сопровождаться болью и жжением.
Кислоты способны вызывать коагуляцию мышечных белков, а также образование сухого струпа, являющегося преградой для дальнейшего проникновения агрессивного вещества.
Щелочи же оказывают гораздо более агрессивное воздействие на слизистую гортани, также они растворяют белки. Наряду с этим развивается влажный некроз, который способствует внутреннему проникновению химикатов.
Термический ожог горла возникает в случае употребления кипятка и горячей пищи, при вдыхании чересчур горячего воздуха, как это бывает во время пожаров. При этом из-за ожога горла кипятком на слизистой ротовой полости может появиться большое количество ожоговых пузырей.
У пострадавшего могут развиваться проблемы со зрением, ухудшаться общее самочувствие, нарушаться работа некоторых внутренних органов.
Однако это более легкая форма ожога горла в сравнении с воздействием химических веществ на слизистую гортани. Это обусловлено кратковременным действием горячих веществ, а также их быстрой нейтрализацией с помощью прохладной воды.
Это обусловлено кратковременным действием горячих веществ, а также их быстрой нейтрализацией с помощью прохладной воды.
Симптомы
Ожог горла проявляется в форме интенсивной и мучительной боли во время глотания, в виде жжения и болезненных ощущений в носоглотке, диспепсическими расстройствами, обильным слюноотделением, лихорадкой, покраснением и отеком слизистой оболочки, возникновением на ней участков побеления и пузырей, болезненностью и увеличением лимфатических узлов, кашлем, одышкой, изменением тембра голоса, ускоренным сердцебиением.
Часто ожоговые повреждения начинают распространяться с гортани, а затем и на нижние отделы всей дыхательной системы: бронхи и трахею. При этом отмечается значительное ухудшение общего состояние больных.
Одновременное раздражение огромного количества нервных окончаний неизбежно приводит к более тяжелым последствиям, таким, как рефлекторная остановка дыхания. В случае тяжелой формы ожога появляется токсический шок.
По серьезности и степени тяжести повреждения тканей можно выделить 3 типа ожога горла:
- 1 степени – выражается в поражении поверхностного эпителия, а также появлением побелевших участков на нем, а через 2-3 дня они начинают отделяться. Пострадавший ощущает незначительную боль и жжение в горле.
- 3 степени — выражен в виде обильной гнойной мокроты, что обусловлена отмиранием воспаленных тканей, а также в виде тяжелой интоксикации организма.
 На слизистой оболочке горла появляются струпы, со временем отторгающиеся с появлением глубоких крупных кровоточащих язв. Даже после их полного заживления неизбежно остается рубец, который нарушает процесс глотания.
На слизистой оболочке горла появляются струпы, со временем отторгающиеся с появлением глубоких крупных кровоточащих язв. Даже после их полного заживления неизбежно остается рубец, который нарушает процесс глотания.
Ожоги горла 2 и 3 степени — очень опасная травма. В случае отсутствия правильно оказанной медицинской помощи больной даже может погибнуть в результате интоксикации или удушья.
Первая помощь
Что делать при ожоге горла? Прежде всего следует выяснить, чем именно был вызван ожог горла. Для этого нужно сосредоточенно осмотреть то помещение, в котором в настоящее время находится больной, а затем определить запах какого-либо вещества (к примеру, йод или уксус).
Если же причину травмы внешне определить невозможно, следует рассмотреть внешнюю слизь на ране, тип струпа, консистенцию рвотных масс.
Специалисты утверждают, что в результате воздействия щелочи возникают скопления рвоты, которые содержат кусочки слизистой ткани. В случае ожога йодом рвотные массы имеют оттенок коричневого или синего цвета.
Струп, который образовался из-за негативного воздействия азотной кислоты, окрашен в желтый цвет; соляной кислоты – также в желтый; серной кислоты — черный цвет; ожог горла перекисью водорода придает струпу белый цвет.
После того, как удалось установить точную причину ожога, прежде всего необходимо нейтрализовать действие химического вещества. Наиболее сложный ожог горла возникает в результате воздействия щелочей и кислот.
В случае термического ожога пострадавшему следует дать выпить мелкими глотками побольше прохладной воды. По возможности, измельчите лед, а затем давайте его проглатывать по кусочку.
Кроме того, боль в горле эффективно снимают анестетики, которые можно принимать без разведения, или же разбавить физраствором или водой (только при таком указании в инструкции).
При сильном термическом ожоге его сразу следует лечить путем полосканий горла слабым раствором марганцовки.
В случае химического ожога также постарайтесь нейтрализовать вещество, попавшее в организм. Если ожог горла вызван кислотой, полощите горло раствором соды (одна чайная ложка соды на стакан теплой воды), или слабеньким раствором магнезии жженой.
При ожоге горла щелочью следует сразу же и часто полоскать его 0,1% раствором лимонной кислоты или раствором уксусной кислоты (две чайных ложки уксуса на один литр воды).
Как восстановить слизистую горла после ожога Люголем? В случае химического ожога необходимо в обязательном порядке промывать пострадавшему желудок, а также дать ему выпить один стакан молока и чуток растительного масла.
Еще одно необходимое условие для правильного оказания медицинской помощи — обеспечение больного антисептиками и свежим воздухом.
Конечно, для оказания квалифицированной медицинской помощи следует как можно скорее вызывать «скорую», благодаря чему врач сможет установить степень тяжести поражения, а при серьезном ожоге больного в срочном порядке госпитализируют.
Методы лечения
Как вылечить ожог горла? Весь дальнейший ход лечения во многом будет зависеть от степени тяжести поражения и от того, какие конкретно органы поражены.
В большинстве случаев лечение пострадавших со второй и третьей степенями тяжести проводится в стационаре. При ожоге первой степени разрешается лечение в домашних условиях под контролем врача.
Лечение должно включать прием следующих препаратов:
- Для обезболивания тяжелых ощущений назначают морфин, ненаркотические анальгетики для приема внутрь («Фентанил», «Налтрексон», «Промедол»), полоскание горла растворами анестетиков. «Лидокаин», «Анальгин», «Тримекаин», обезболивающие пасты.
- Седативные средства — лечение препаратами на основе брома, валерианы, «Реланиум», «Валосердин», «Персен», «Афобазол».
- Препараты для предотвращения нагноения и инфицирования — антибиотикотерапия, терапия сульфаниламидами системного и местного действия.

- Вливание масляных препаратов с помощью специальных шприцов для скорейшего заживления горла.
- В случае ожога кислотами назначается прием содовых известковых, растворов, при ожоге щелочами — использование кислотных растворов до 4 раз в день.
- Для того, чтобы уменьшить интоксикацию — введение растворов гемодеза, глюкозы, реополиклюкина.
- Для недопущения бактериального заражения и заживления ожогов в глотке назначают полоскания различными масляными растворами, антисептиками («Анестезин», «Тантум верде», «Мирамистин», «Аквалор»), орошение протеолитическими ферментами.
- Антигистаминные препараты — «Хлорид кальция», «Димедрол», «Супрастин».
- Препараты для ускорения эпителизации и регенерации тканей — «Ааевит», «Аекол», «Солкосерил», «Ретинол», «Метилурацил».
Помимо медикаментозного лечения больному потребуется соблюдать диету (в некоторых случаях пострадавшему разрешается употреблять только протертую, жидкую пищу), накладывать холодные компрессы на пораженную зону, стараться соблюдать режим молчания.
Чаще всего врачи рекомендуют прием холодной пищи — каш, тушеных овощей. Также специалисты рекомендуют в обязательном порядке давать пострадавшему в чистом виде сливочное и растительное масло до 4 раз в день.
Народные методы лечения предполагают смазывание поврежденных участков слизистой оболочки облепиховым, оливковым маслом, орошать глотку шиповниковым, персиковым маслом, полоскать горло теплым отваром шалфея, коры дуба, ромашки.
Также народные целители настоятельно рекомендуют принимать внутрь яичные белки, сметану, сливки комнатной температуры, холодные бульоны.
К сожалению, тяжелые случаи ожогов горла нередко нуждаются в проведении хирургического лечения. Это обусловлено формированием язв и рубцов, которые нарушают нормальную работу пораженного органа. Чаще всего операции выполняются на гортани, трахее, пищеводе.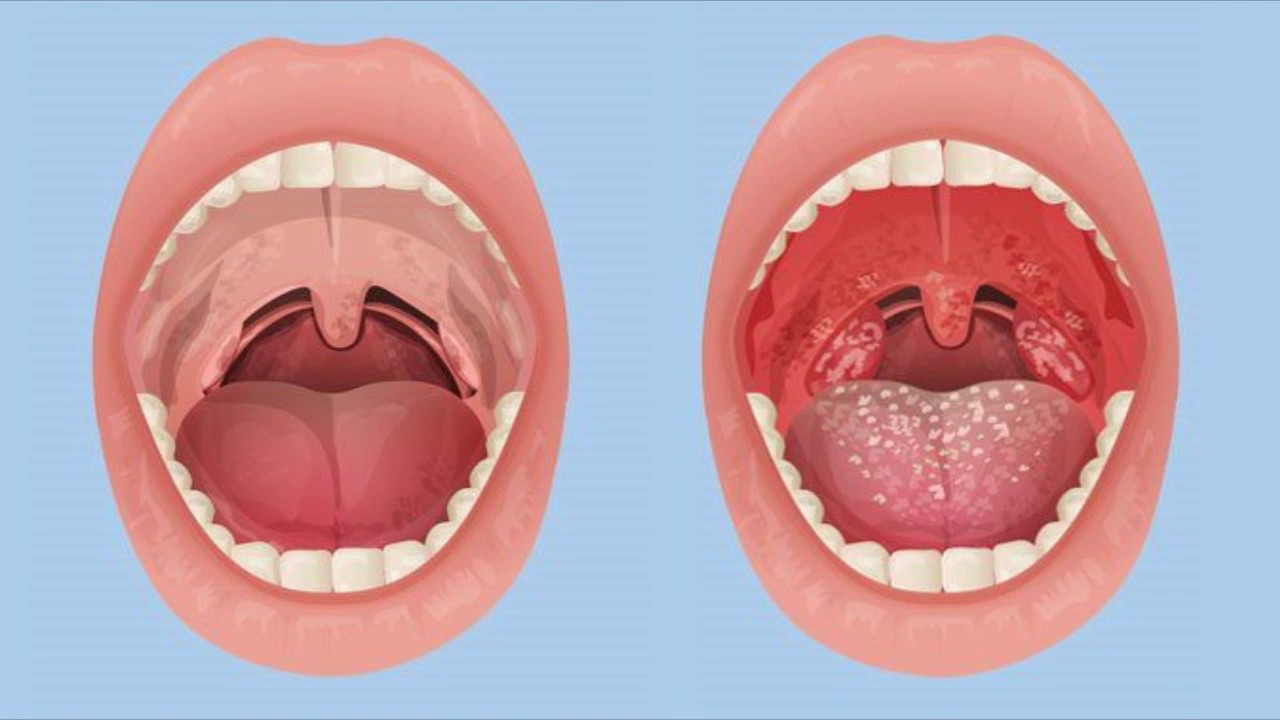
Осложнения после ожога
Легкие ожоги горла обычно заживают без следа, быстро, поскольку слизистые оболочки человеческого организма хорошо регенерируют.
Однако 2 и 3 степени ожогов горла могут привести к очень печальным последствиям. Так, они могут не только вызвать инвалидизацию пострадавшего, а также стать причиной его гибели.
Ниже перечислим наиболее тяжелые последствия ожога горла:
- образование крупных рубцов на пищеводе, глотке, гортани;
- отравление химическими веществами;
- удушье;
- шок, коллапс;
- рефлекторная остановка дыхания в результате поражения нервов.
Меры профилактики
Общеизвестно, что практически все ожоговые заболевания гортани в большинстве случаев являются последствием банальной неосторожности.
Для того, чтобы такого не допустить, потребуется уделять много внимания мерам профилактики, быть крайне внимательным и бдительным:
- Не оставляйте маленьких детей без надлежащего присмотра. До того, как дать малышу бутылочку со смесью, обязательно попробуйте ее. Не оставляйте в зоне досягаемости различные горячие напитки и бытовую химию.
- Храните опасные вещества в отведенных местах, которые недоступны для детей.
- Увлекаться нетрадиционной медициной можно только лишь после консультации с врачом.
- Возьмите себе за правило всегда соблюдать технику безопасности, а также научитесь оказывать первую медицинскую помощь.
Итак, ожог горла может вызвать серьезную опасность для здоровья и жизни пострадавшего.
И напротив — вовремя оказанная медицинская помощь пострадавшему, а также неотложный визит к доктору помогут спасти и здоровье, и жизнь человеку.
Эти материалы будут вам интересны:
Похожие статьи:
- Что делать при термическом ожоге? Термический ожог – рана, чаще всего получаемая бытовым способом.
 Повреждение…
Повреждение… - Что делать при ожоге маслом? Чем обработать? Ожог горячим маслом — это подвид термических повреждений. Но в отличии…
- Как облегчить боль при ожоге в домашних условиях? Ожоги — наиболее опасные повреждения кожного покрова, так как страдает…
Химический ожог пищевода и желудка
Полный текст статьи:
Щелочи
К сожалению щелочи безвкусны и практически не имеют запаха, что делает их случайное употребление более вероятным. Ожоги ротовой полости характерны для употребления щелочи, но их отсутствие ни в коем случае не говорит об отсутствии повреждения пищевода, в 25 % случаев у детей с отсутствием патологии в ротовой полости после употребления щелочей наблюдалось тяжелое поражение пищевода. Желудок поражается в 20-25 % случаев. При воздействии щелочи на слизистую пищевода возникает колликвационный некроз быстро распространяющийся на нижележащие слои до тех пор пока щелочь не нейтрализуется тканевой жидкостью. Соответственно чем выше концентрация щелочи, тем более глубокое поражение она вызывает вплоть до перфорации. Выделяют три стадии воздействия щелочи на пищевод: стадия колликвационного некроза, стадия репарации и стадия рубцевания. Репарация начинается на 5-6 день и может продолжатся до 2-3 и более недель. В эту фазу происходит отторжение струпа, появление грануляционной ткани и реэпителизация. Массивное отложение коллагена в третью фазу приводит к возникновению рубцовых стриктур.
Кислоты
Кислоты имеют ярко выраженный вкус и запах и их случайное употребление менее вероятно. Они вызывают коагуляционный некроз. Т.к. для кислот требуется более длительная экспозиция для патологического влияния на ткани, пищевод при их употреблении, как правило, поражается меньше, чем в случае щелочей. По разным данным при проглатывании кислоты пищевод повреждается в 6-20 % случаев.
Клиника
В клинической картине преобладают следующие симптомы: боль (загрудинная или эпигастральная), затруднение дыхания, слюнотечение, дисфагия, отказ от приема жидкости, рвота. Клиническая картина не всегда позволяет предсказать степень повреждения пищевода. Одно исследование, направленное на изучение корреляции между тяжестью эзофагита и наличием таких трех симптомов как тошнота, слюнотечение и затруднение дыхания показало, что при отсутствии всех трех симптомов, как и при наличии только одного из них существенных поражений пищевода не наблюдалось, тогда как сочетание двух симптомов всегда ассоциировалось с тяжелым его повреждением.
Клиническая картина не всегда позволяет предсказать степень повреждения пищевода. Одно исследование, направленное на изучение корреляции между тяжестью эзофагита и наличием таких трех симптомов как тошнота, слюнотечение и затруднение дыхания показало, что при отсутствии всех трех симптомов, как и при наличии только одного из них существенных поражений пищевода не наблюдалось, тогда как сочетание двух симптомов всегда ассоциировалось с тяжелым его повреждением.
Классификация
Нами используется следующая классификация каустических повреждений пищевода:
- 0 — повреждение отсутствует
- 1 — эритема и отек
- 2 — изъязвление не циркулярное
- 3 — изъязвление циркулярное
- 4 — перфорация
Существует и более детальные классификации:
- 1 степень — эритема и отек (поражение ограниченно поверхностными слоями слизистой, возможно их отторжение с последующей эпителизацией без образования рубца).
- 2а степень — ранимость, геморрагии, эрозии, экссудат, образование пузырей (вовлечены слизистый, подслизистый и мышечные слои).
- 2в степень — тоже, что и 2а плюс глубокие или циркулярные язвы.
- 3а степень — глубокие язвы, «серый или черный пищевод» (трансмуральное поражение).
- 3в степень — обширный некроз.
Статьи по теме:
Когда выполнять эндоскопическое обследование?
Первичное эндоскопическое обследование должно выполняться в течение первых 2-3 дней после повреждения. Противопоказанием к нему являются: шок, дыхательные расстройства, перфорация, медиастенит.
В период от 5 дней до 3 недель, в стадию репарации, стенка пищевода наиболее тонка и риск перфорации при эндоскопии весьма высок, следовательно, в это время ее проведение крайне не желательно. Через три недели, как правило, формируются плотные фиброзные ткани, и выполнение эндоскопии становится более безопасным. Кроме эндоскопического обследования показаны рентгенография грудной и брюшной полости, клинический анализ крови, мочевина, печеночные тесты.
Через три недели, как правило, формируются плотные фиброзные ткани, и выполнение эндоскопии становится более безопасным. Кроме эндоскопического обследования показаны рентгенография грудной и брюшной полости, клинический анализ крови, мочевина, печеночные тесты.
Лечение и прогноз
Прогноз в значительной степени обусловлен объемом повреждения. Так два независимых исследования, выполненных в 70-х годах прошлого века показали, что при 0-1 степени повреждения вероятность формирования стриктуры равна 0, при 2 степени она достигает 17-23 %, а при 3 степени — 100 %. Более современные данные также говорят о том, что смертность в остром периоде и процент формирования стриктур при стадиях 1-2а минимальны, ожег 2в-3а приводит к возникновению стриктур в 70-100 % случаев, а степень повреждения 3в связанна со смертностью 65 %. Важную роль играет и рН продукта, если она больше 12,5 или меньше 2,0 вероятность тяжелого повреждения очень высока.
Лечение каустических поражений пищевода сложно, их легче предотвратить, чем лечить. В первую очередь необходимо установить вид каустического агента. На до госпитальном этапе лечение должно быть направлено на поддержание жизненных функций. Рекомендовавшиеся ранее попытки нейтрализации каустического агента слабыми кислотами (в случае щелочи) и слабыми щелочами (в случае кислоты) в настоящее время считаются вредными т.к. повышенное теплообразование в результате химической реакции может еще больше повредить ткани. Кроме того, в эксперименте доказано, что 3,8 % раствор щелочи поражает слизистую и подслизистый слой уже через 10 секунд после введения (более высокая концентрация щелочи за приблизительно такой же период времени повреждает и мышечный слой), что делает попытки нейтрализации бессмысленными. Единственным исключением является применение 200-250 мл воды или молока в течение 30 минут после употребления щелочей в гранулах, но даже в этом случае должен учитываться риск появления рвоты. Попытки «разбавления» кислоты водой противопоказаны т. к. приводят к повышению теплообразования в результате химической реакции. Рвотные так же противопоказаны т.к. приводят к повторному воздействию агента на слизистую пищевода. Можно позволить пациенту поласкать рот водой (выплевывая ее).
к. приводят к повышению теплообразования в результате химической реакции. Рвотные так же противопоказаны т.к. приводят к повторному воздействию агента на слизистую пищевода. Можно позволить пациенту поласкать рот водой (выплевывая ее).
Крайне важно как можно быстрее начать питание. Пациентов с поражением 1-2а степени начинают кормить уже в первые 24 часа (конечно пища не должна носить грубый характер, быть горячей или холодной). У больных с более тяжелым повреждением наблюдение в течение 48 часов необходимо для исключения перфорации, затем можно осторожно начинать кормление. При повреждении пищевода степени 2в-3 при проведении эндоскопии разумно оставить назогастральный зонд для энтерального питания (но не более чем на 2 недели). Этот же зонд может пригодиться для проведения струны для бужирования возникших стриктур пищевода. Для уменьшения болей за грудиной (у пациентов могущих принимать жидкость) можно использовать содержащие анестетики жидкие средства, например Альмагель А. Несмотря на то, что существуют исследования говорящие о снижении формирования послеожоговых стриктур пищевода при применении гормонов, в настоящее время они широко не используются в связи с риском развития инфекционных осложнений. Если гормоны применяются то их дозы варьируют от 1 до 2 мг/кг в сутки, а лечение надо начать не позднее чем через 48 (а лучше 24 часа) после ожога, с постепенной отменой препарата в течение 2-х месяцев. Антибиотикотерапия препаратами широкого спектра при применении гормонов обязательна. После дилатации стриктур применение стероидов оправданно, так как приводит к снижению числа их рецидивов. Иногда рекомендуемая антисекреторная терапия блокаторами протонной помпы и Н2 блокаторами имеет сомнительную эффективность. На хирургическом лечении данной патологии мы останавливаться не будем.
Микрофарм – производитель качественной фармацевтической продукции в форме аэрозолей.
Состав:30 г (1 баллон) содержат
активные вещества: хлоробутанолгидрата (в пересчете на 100 % безводное вещество) 0,1 г, камфора рацемическая 0,1 г, ментол 0,1 г,
вспомогательные вещества: масло эвкалиптовое, изопропилмиристат, хладон 134а.
Описание Прозрачная бесцветная жидкость, которая находится под давлением в баллоне с клапаном дозирующего действия и при выходе из баллона образует дисперсную струю с характерным ароматным запахом.
Фармакотерапевтическая группа Препараты для лечения заболеваний горла. Антисептики.
Код АТС R02A А20.
Фармакологические свойства
Фармакокинетика
Камефлю предназначен для местного применения и создает терапевтическую концентрацию, главным образом, в очаге воспаления. Медленно и в незначительном количестве в системный кровоток всасываются только хлоробутанолгидрат и камфора, которые обратимо связываются с белками плазмы крови. При биотрансформации образуются глюкурониды, в виде которых они выводятся почками.
Фармакодинамика
Камефлю проявляет антимикробное, противовоспалительное и легкое местноанестезирующее действие, способствует нормализации дыхания больных, сужению сосудов, а также уменьшению кровенаполнения и отека пораженного участка. Сочетание указанных фармакологических свойств обеспечивает комплексную патогенетическую терапию воспалительных заболеваний верхних дыхательных путей и ожогов I и II степени. Камефлю не оказывает ульцерогенного и общетоксического действия на организм.
Показания к применению
Острые и хронические заболевания в стадии обострения полости носа, глотки и гортани:
— тонзиллит
— фарингит
— ларингит
— ринит
— ларинготрахеит
— ожоги I и II степени
Способ применения и дозы
При заболеваниях полости носа, глотки и гортани аэрозоль необходимо распылять в полости носа (на глубине 0,5 см) или в полости рта путем нажатия на распылитель до упора.
За одно применение у взрослых осуществляют по 2-3 распыления;
у детей в возрасте от 5 до 12 лет – по 1 распылению,
у детей от 12 до 15 лет – по 1-2 распыления.
Частота применения составляет 3-4 раза в сутки.
Курс лечения составляет 5-14 дней (до достижения терапевтического эффекта).
При ожогах осуществляют 2-3 распыления на каждые 15-20 см2 пораженного участка кожи с частотой 3-4 раза в сутки.
Побочные действия — аллергические реакции (высыпания на коже, зуд, отек в местах контакта с препаратом)
Противопоказания
— детский возраст до 5 лет
— лица с повышенной чувствительностью к компонентам препарата
Лекарственные взаимодействия Неизвестны.
Особые указания
Перед применением препарата лицам, склонным к аллергии, нужно обязательно проконсультироваться с врачом.
Беременность и период лактации
Для женщин в состоянии беременности и для женщин, которые кормят грудью, способ применения и дозы не отличаются от тех, которые приведены для взрослых.
Особенности влияния лекарственного средства на способность управлять автотранспортом и потенциально опасными механизмами
Данные о влиянии на скорость реакций при управлении автотранспортом или другими механизмами отсутствуют.
Передозировка
Симптомы — передозировка препарата может вызвать аллергические реакции (высыпания на коже, зуд, отек в местах контакта с препаратом).
Лечение — симптоматическое.
Форма выпуска и упаковка
По 30 г в баллоны аэрозольные моноблочные алюминиевые с внутренним фенольно-эпоксидным защитным покрытием с клапанами дозирующего действия. Каждый баллон должен быть снабжен распылителем для носа и защитным колпачком. Каждый баллон с распылителем, защитным колпачком и инструкцией по медицинскому применению на государственном и русском языках вкладывают в пачку из картона.
Условия хранения
Хранить вдали от огня при температуре не выше 25оС.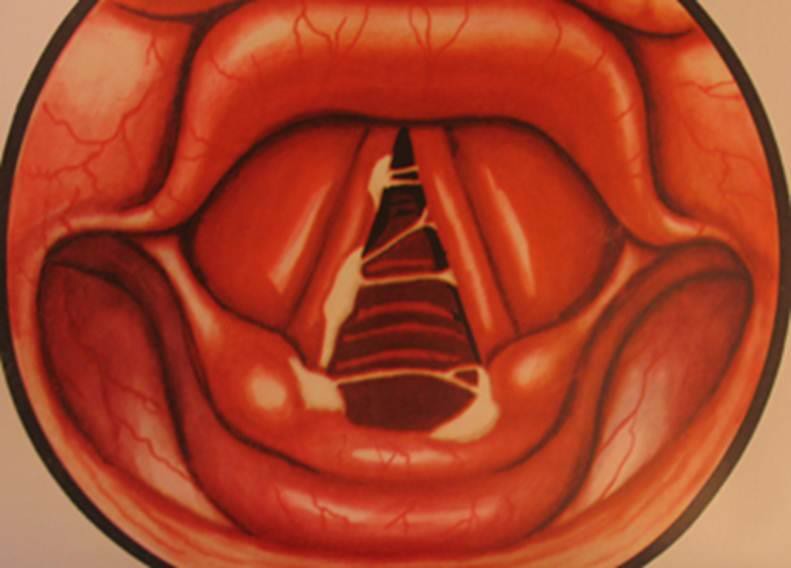
Предохранять от падений, ударов, воздействий прямых солнечных лучей.
Хранить в недоступном для детей месте!
Срок хранения 2 года. Не применять по истечении срока годности.
Условия отпуска из аптек Без рецепта
Производитель ООО «Микрофарм», Украина, 61013, г. Харьков, ул. Шевченко, 20.
Адрес организации, принимающей на территории Республики Казахстан претензии от потребителей по качеству продукции (товара)
Украина, 61013, г. Харьков, ул. Шевченко, 20.
Номер телефона (057) 71-40-371
Номер факса (057) 71-40-371
Адрес электронной почты [email protected]
какие способы лечения и восстановления?
Ожог глотки представляет собой травму его слизистой оболочки, вызванную разрушающим действием химических веществ или чего-то горячего.
В тяжелых случаях при ожогах повреждается не только слизистая горла, но и ткани под ней – мышцы, связки, хрящи.
Ожог горла можно получить кипятком или горячей пищей, горячими или ядовитыми парами (что бывает при пожарах), концентрированными кислотами и едкими щелочами.
В зависимости от причины ожоги подразделяют на термические и химические – они имеют несколько отличающиеся симптомы и существенные различия в методах оказания первой помощи.
В зависимости от глубины поражения тканей ожоги могут быть 3-х степеней тяжести:
- I степень – поверхностный ожог, который внешне выглядит как покраснение и отек слизистой оболочки,
- II степень – характеризуется образованием пузырей и серых пленок на красном отечном горле.
- III степень – некроз (отмирание) обожженных тканей, имеющих вид плотных корок или струпа.
На фото справа представлена типичная картина повреждения полости рта и глотки горячей жидкостью.
Случайно выпитый кипяток спровоцировал ожог II степени с появлением множественных ожоговых пузырей во рту на языке, на мягком небе и в глотке.
Легкие ожоги глотки обычно проходят довольно быстро, не оставляя следа, поскольку слизистые оболочки обладают высокой способностью к восстановлению.
Но ожоги II-III степени являются очень серьезной травмой, способной при условии отсутствия оказания неотложной помощи привести к гибели человека из-за развития удушья или отравления, или же к инвалидизации из-за образования множественных рубцов в наиболее поврежденном участке глотки, гортани, пищевода.
Повреждение горячими жидкостями
Чаще всего горло страдает от повреждения кипятком. Ожог глотки кипятком практически никогда не бывает изолированным и распространяется обязательно на полость рта, пищевод (при проглатывании горячего) или гортань с трахеей (при вдыхании пара).
Симптомы ожога кипятком следуют моментально за попаданием горячей жидкости в рот и горло. У человека сразу же появляется:
- Резкая боль в местах контакта слизистой с кипятком,
- Мучительная болезненность при глотании,
- Слюнотечение,
- Тошнота и рефлекторная рвота,
- Изменение голоса, кашель, чувство нехватки воздуха при повреждении гортани с трахеей,
- Боль за грудиной, резко усиливающаяся во время кашля и рвоты при повреждении пищевода,
- При тяжелой степени ожога – шок, остановка дыхания.
Изолированные легкие ожоги рта и горла кипятком обычно не опасны для взрослых, потому как кроме временной сильной боли они обычно не вызывают осложнений, а восстановление после них происходит в среднем за 5-7дней.
Однако совсем иная ситуация с подобными ожогами у детей первого года жизни. У таких малышей даже легкие ожоги кипятком могут стать причиной нарушения дыхания.
Глотнувшему кипяток человеку следует постараться помочь как можно раньше, а сделать нужно следующее:
- Дать пострадавшему выпить холодную воду.
 Пить ее нужно мелкими глотками.
Пить ее нужно мелкими глотками. - Если есть лед, следует раздробить его на мелкие кусочки и давать их проглатывать пострадавшему человеку.
- Очень хорошо, если в аптечке найдется 0,25% новокаин или 2% лидокаин. Новокаин можно дать выпить в чистом виде, а лидокаин следует предварительно развести в 15 мл (столовой ложке) физраствора или чистой воды.
- При появлении пузырей в горле следует сделать слабый розовый раствор марганцовки и дать человеку прополоскать им горло для предохранения от инфицирования.
Дальнейшее лечение обширных ожогов кипятком пострадавшему назначит врач, после осмотра и оценки степени поражения тканей полости рта, глотки или пищевода. Врачи обычно рекомендуют щадящую диету, глотание кубиков льда или холодные компрессы на переднюю поверхность шеи, полоскания ромашкой с шалфеем, орошение обожженных тканей масляными растворами, масляные ингаляции.
Повреждения химическими веществами
На втором месте по частоте повреждения тканей горла стоят химические ожоги, причиняемые кислотами, щелочами и прочими активными химическими соединениями. Химический ожог зачастую оказывается более опасным и тяжелым, нежели термический.
Чаще всего люди обжигают свое горло, будучи под действием алкоголя или ошибочно приняв агрессивное вещество за лекарство. Встречаются и осознанные употребления опасных обжигающих веществ внутрь при попытках суицида. Чаще всего химические ожоги причиняются:
- Нашатырным спиртом,
- Концентрированным уксусом (уксусной эссенцией),
- Лимонной кислотой,
- Йодом,
- Кислотами – серной, соляной, азотной,
- Каустической содой (едким натром),
- Едким калием,
- Перманганатом калия (марганцовкой),
- Ацетоном и т. д.
Ожоги миндалин и глотки йодом в последнее время стали весьма распространены из-за его неправильного, зачастую даже абсурдного способа его применения. Обычно повреждения йодом связаны с использованием его спиртовой настойки для «лечения» ангины или фарингита народными методами.
К примеру, в сети можно найти рекомендации по смазыванию йодом воспаленных миндалин, полосканию глотки его густым раствором, что является категорически недопустимым!
Чистым или слабо разбавленным йодом ни в коем случае нельзя ничего полоскать или смазывать в горле, поскольку данное вещество очень агрессивно действует на живые клетки, разрушая их, вызывая ожог тканей.
Следует помнить, что по этой причине даже специально созданные для борьбы с воспалением лекарства с йодом, такие как Йокс или Люголь, категорически нельзя использовать при сильном покраснении и отеке, а тем более при повреждении, наличии ранок или язвочек в горле.
Как же все-таки правильно пользоваться йодом в лечении ангин, простуд и ОРВИ читайте в статье о полосканиях глотки составом из соды, соли и йода.Симптомы химического ожога горла аналогичны таковым при термическом повреждении слизистой. Но вот лечение, включая первую помощь, будет несколько отличаться. Как только возник ожог, следует постараться максимально вымыть спровоцировавшее его химическое вещество и охладить поврежденные ткани водой и льдом, обезболить поврежденные места.
Одновременно следует начинать лечение по нейтрализации действия обжигающего вещества. Для этого следует выяснить, чем именно обжегся пострадавший. Если он сам не способен сказать этого, а рядом нет никаких емкостей, указывающих на тип повреждающего вещества, определить, чем обжегся человек, помогают такие симптомы или признаки:
- Ожоги уксусом и аммиаком распознают по характерному запаху этих веществ, исходящих из глотки и полости рта пострадавшего или от его рвотных масс.
- Повреждения йодом определяю по запаху и синеватому или коричневому цвету рвотных масс.
- Щелочи подвергают омылению жиры и разлагают белки, потому при ожогах каустической содой или едким натром рвотные массы будут иметь маслянистую консистенцию, и в них будут встречаться обрывки поврежденной слизистой.
- Кислоты, например азотная и серная, разрушают белки и приводят к образованию струпа – мертвых обожженных тканей.
 При ожогах кислотами во рту или рвотных масса можно обнаружить фрагменты струпа желтого, бурого или черного цвета.
При ожогах кислотами во рту или рвотных масса можно обнаружить фрагменты струпа желтого, бурого или черного цвета.
Как только было определено, чем именно получил ожог пострадавший, приступают к нейтрализации этого вещества. Лечение ожогов щелочами проводят слабыми растворами кислот, и наоборот, лечить повреждение кислотой следует раствором щелочи.
Лечение повреждения, вызванного раствором аммиака или каустической содой, следует начать с немедленного полоскания глотки слабым раствором лимонного сока, 0,1-1% раствором соляной кислоты (полоскание аптечным желудочным соком).
Лечить ожоги кислотами следует их нейтрализацией растолченным и разведенным в воде мелом или содовым раствором.
Если для оказания первой помощи под рукой не оказалось ни одного из перечисленных нужных для нейтрализации веществ, универсальным для обоих случаев будет рекомендация по использованию для полоскания глотки, а затем и приема внутрь, разбавленного с водой молока, сырого яйца, сливочного или подсолнечного масла.
Чем быстрее и качественнее будет произведено лечение пострадавшего нейтрализацией вещества, обжегшего ему глотку и пищевод, тем больше шансов будет у больного восстановить нормальную работу этих органов.
Дальнейшее лечение химического ожога проводится в условиях больницы. При выраженном болевом синдроме пострадавшему вводят сильные анальгетики (морфин, омнопон, промедол). Нередко их назначают одновременно с успокаивающими препаратами валерианы или брома.
При глубоких ожогах больным для устранения отравления организма показано внутривенное введение реополиглюкина, гемодеза или 5% глюкозы.
Также по показаниям (для недопущения развития вторичной инфекции) врач может назначить лечение антибиотиками.
В дальнейшем уменьшить боли помогают полоскания 1% раствором анестезина, а восстановить поврежденные ткани – полоскания глотки отварами ромашки или шалфея.
Больному также рекомендуют есть прохладную мягкую полужидкую пищу с растительным или сливочным маслом, глотать кусочки льда и пить прохладные напитки.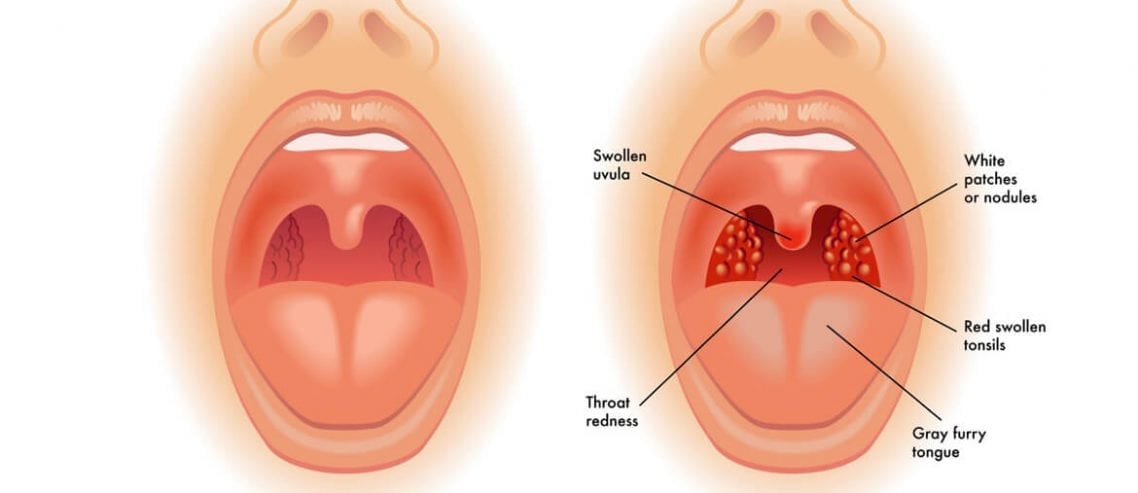
Восстановить ткани глотки, гортани и пищевода после глубоких химических ожогов бывает достаточно тяжело, потому как образующиеся в последствие множественные рубцы, приводящие к стенозу (сужению) просвета этих органов, часто требуют хирургического лечения.
Ожоги пищевода. Статья-обзор
Химический ожог пищевода у детей занимает особое место в практике отолоринголога.
Ожогам пищевода обычно сопутствуют ожоги полости рта, глотки. Они могут быть термическими или химическими.
Термические ожоги в свое время делятся на ожоги, вызываемые парами и газами и ожоги, вызываемые горячими жидкостями. Химические ожоги глотки и пищевода как по течению, так и по последствиям являются более тяжелыми.
Наиболее часто встречается химические ожоги слизистой полости рта, глотки и пищевода в возрасте от 1 до 2,5 лет. А также нельзя забывать и про подростков.
Почему именно этот возраст?
В годик ребенок начинает ходить, познавать мир самостоятельно. Познают мир дети не так, как взрослые. Яркие, красивые упаковки хочется взять в руки, покрутить, а если получиться открыть «неопознанный объект», то и попробовать «на язык».
Внимание родителям!!! Оградите своего ребенка от боли, страха и мучений…
Что для этого нужно сделать?
Проверить, все ли сильнодействующие чистящие средства стоят для ребенка в недосягаемом месте. «Мистер Мускул», «Крот» должны стоять в недосягаемом для ребенка месте, т.к. порой последствия трудно себе представить. Капля жидкости «Крот» вызывает сильнейший ожог полости рта, гортани, пищевода, иногда ребенку достаточно облизать крышку данного средства. К сожалению, это приводит к рубцовому сужению пищевода, что требует постоянного бужирования, а в отдельных случаях и пластики пищевода.
Симптомы: обычно затруднено глотание, появляется повышенное слюноотделение, иногда рвота. Срочно вызывайте «Скорую помощь». В полости рта, глотке, пищеводе слизистая оболочка гиперемирована , на ней некротические налеты, которые легко кровоточат. Через несколько дней эти признаки стихают, и наступает мнимое улучшение (чаще на 8-12 дней). Ребенок начинает есть не только жидкую, но и твердую пищу. Однако через 2-4 месяца развивается сужение пищевода.
У ожогов прослеживается сезонность: весной, как правило, в марте начинают готовить на дачу рассаду. Иногда для лучшего роста используют различные жидкие удобрения и «марганцовку».
Кристаллы «марганцовки» вызывают сильнейшие ожоги. Дети из любопытства, а в первую очередь, по недосмотру, засыпают себе в рот красивые кристаллы. Кристаллы «марганцовки», как правило, попадают на мягкое небо, слизистую щек, миндалины, а иногда и на надгортанник. Необходимо срочно промыть рот с аскорбиновой кислотой, отек слизистой нарастает в течение 2-х часов.
Осенью делают заготовки. Осторожно, уксусная эссенция!
Растения дома.
Покупая домашние растения, если дома маленький ребенок, обязательно проконсультируйтесь с цветоводами. Например, сок дифенбахии, который содержится в листьях, вызывает ожоги полости рта.
Уважаемые родители, берегите своих детей и оградите от опасностей, окружающих их дома и на даче.
КОЖА НЕ СТАНЕТ ТАКОЙ, КАК ДО ОЖОГА – ЧТО ЕЩЕ ВАЖНО ЗНАТЬ ПАЦИЕНТАМ
Как сегодня лечат пациентов с ожогами, почему в этом деле нельзя обойтись без психологов, что делает врач, когда подросток из-за рубцов на шее не хочет идти на выпускной, и перестанем ли мы обращать внимание на необычную кожу? Об этом и о многом другом в интервью интернет-изданию «Правмир» рассказывает д.м.н., профессор, руководитель ожогового центра детской больницы №9 им. Г.Н. Сперанского Людмила Иасоновна Будкевич
Кружка чая на столе, поставленный на пол утюг, горячий мангал – большинство ожогов у детей случаются из-за невнимательности взрослых. Сорок лет назад детский хирург Людмила Будкевич пришла работать в ожоговое отделение и за первые полгода трижды писала заявление об уходе, но всегда оставалась. Ее знают, как руководителя ожогового центра московской больницы №9 имени Г. Сперанского, где лечат детей со всей России.
– Как так получается, что почти три тысячи детей ежегодно попадают к вам с ожоговой травмой?
– Наши родители почему-то думают, что беда может случиться с кем-то другим, но никак не с их ребенком, и чаще всего дети до 3 лет получают ожоги в быту, из-за какой-то невнимательности взрослых. Только сегодня мы выписали мальчика, который упал лицом на горячий мангал и получил ожог лица и резаную рану губы! Наши дети обжигаются горячей жидкостью – ребенок с любопытством тянется к чашке с кофе, опрокидывает на себя горячее молоко, суп, контактирует с нагретой поверхностью – прислоняет ладонь к включенной конфорке, к двери духовки, к только что выключенному и почему-то поставленному на пол утюгу. Ребенок может взять любой металлический предмет и вставить его в розетку, где нет заглушки, или схватить оголенный провод от какого-то нефункционирующего бытового электроприбора, типа телевизора или радио.
– Нет какой-то настороженности, что дом может быть настолько опасным?
– Именно! А маленький ребенок первых лет жизни может получить глубокий ожог, когда повреждается кожа на всю глубину и иногда даже нижележащие ткани, вылив на себя стакан воды выше 45 градусов. Ожог площадью до 30% поверхности тела, и необратимые последствия для кожи. Бывают химические ожоги: например, ребенок выпивает или проливает на себя оставленную открытой жидкость для чистки поверхностей. А там содержится щелочь, вызывающая повреждение кожного покрова и слизистой желудочно-кишечного тракта. Мы замечаем, что у ожоговых травм есть определенная сезонность: зимой их причина – горячая жидкость, а летом – пламя. Вопреки инструкции, взрослые выливают жидкость для розжига костра на тлеющие угли или дрова, и происходит взрыв и воспламенение одежды! Встречались случаи, когда ребенок встает ногами на раскаленные угли. Для лета характерны «зацеперы» – подростки, которые бегают по крышам электричек, получая от этого удовольствие и какой-то кураж, задевают провода, теряют сознание и падают на платформы, ломая руки-ноги. Понимаете, хватает секунды, чтобы ребенок получил травму, и поверьте, за это короткое время жизнь моментально делится на два периода «до» и «после», появляются проблемы, которые изменяют всю последующую жизнь не только самого ребенка, но и его семьи.
– Но если травма все-таки случилась, что вы посоветуете делать или не делать?
– Как правило, какой бы ни был термический ожог, за исключением электротравмы, нужно облить участок водой температурой 25-27 градусов и держать так в течение пяти-семи минут, чтобы охладить раневую поверхность. Это самое первое мероприятие, которое необходимо. При этом если произошло и возгорание одежды, то нельзя срывать ее с ребенка – тем самым мы травмируем поврежденную кожу. Надо потушить одежду и вызвать скорую помощь, чтобы при необходимости госпитализировать ребенка в специализированный стационар. А врачи уже будут разбираться, что делать дальше. Самолечением не советую заниматься. Народных средств очень много, но чаще всего они вредят. Почему-то бабушки рекомендуют использовать подсолнечное масло, но оно только создает пленку на раневой поверхности и мешает испарению тепла из ткани в окружающую среду, а это углубляет ожог. Зачем-то используют медовые или картофельные лепешки, которые сами по себе могут вызывать ожог – мама второпях не почувствует температуру картофеля. Зубная паста, особенно с мятой, действительно обладает охлаждающим эффектом, но опять-таки ее надо смыть, а это больно. А аэрозоли с оранжевой окраской мешают нам определиться с глубиной поражения.
Ашинская катастрофа: детей с ожогами площадью меньше 50% не было
– Это правда, что сорок лет назад врачи не хотели работать в ожоговых отделениях и часто оказывались там за какие-то проступки?
– Вы знаете, я застала такой период в начале 1980-х, когда мало кто из хирургов по собственному желанию шел работать в ожоговое отделение. Пациенты – самые тяжелые и непредсказуемые в плане исхода заболевания из всех хирургических больных. В лечении использовали устаревшие методы, известные со времен Второй мировой войны. Как правило, для удаления некротических тканей использовалась так называемая химическая некрэктомия, при которой раны очищались не раньше 3-й недели заболевания. Не было адекватного обезболивания. Я оказалась в таком отделении, будучи студенткой шестого курса медицинского института, никогда не забуду этот запах… И не каждый сможет выдержать стоны и крики взрослых пациентов, не говоря уже о детях, поэтому действительно чаще всего в ожогах оказывались врачи за какие-либо проступки в своей профессиональной деятельности. За первые полгода работы в ожоговом центре детской городской больницы №9 им. Г.Н.Сперанского я трижды писала заявление об уходе, поверьте. И хотя к тому моменту уже имела десятилетний стаж работы детским хирургом, я почему-то не могла спокойно видеть этих страдающих детей. В то время лежали много детишек с ампутированными конечностями, с тяжелыми ожоговыми травмами, вызванными пламенем и электрическим током. А я была молодой мамой, и эту беду позиционировала на своих сыновей. Но жизнь складывалась так, что я оставалась по той или иной причине.
– А почему вы вообще стали работать в ожоговом отделении?
– Так вот сложилось. Люди часто становятся комбустиологами по чистой случайности (улыбается). Я хотела заниматься наукой и быть врачом ультразвуковой диагностики, но свободные ставки для научных сотрудников были только в отделе термических поражений НИИ педиатрии и детской хирургии. Думала, поработаю тут временно, а через два месяца руководитель отдела спрашивает меня: «На какую тему будете писать диссертацию?» И вот я стала комбустиологом.
– Какую тему для диссертации вы тогда выбрали?
– Мое диссертационное исследование называлось «Критерии готовности ожоговой раны к кожной пластике». В 88-м году защитилась, и мне предложили должность заведующей вновь открываемым ожоговым отделением для детей младшего возраста (первых трех лет жизни). Надо сказать, что такое отделение единственное не только в России, но и в мире. Как раз в том году приняли закон о том, что женщины могут брать отпуск по уходу за ребенком до 3 лет, и, как ни странно, увеличилось число детей с ожоговой травмой. А через год, в 89-м, случилась железнодорожная катастрофа под Ашой (крупнейшая в истории СССР и современной России. В момент встречи двух пассажирских поездов №211 «Новосибирск – Адлер» и №212 «Адлер – Новосибирск» из-за утечки газа из магистрального продуктопровода произошел взрыв газового облака, погибли около семисот человек – ред.), и меня с другим доктором-хирургом нашей клиники делегировали на помощь нашим коллегам, врачам детских больниц г. Уфы, куда поступили обожженные. Детей с ожогами площадью меньше 50% там не было. Но самое плачевное впечатление произвела поездка на место катастрофы. Территория в радиусе 500 метров была вся выжжена, посыпана пеплом, под ним валялись детская обувь, игрушки… В те дни один журналист меня спросил: «Как вы снимаете стресс?», и я ответила: «Улыбка выздоравливающего ребенка – это лучшее лекарство», и для меня это до сих пор так. Конечно, с нами работали психологи, но тогда думать о себе было некогда – больных много, были случаи летального исхода. 28 самых тяжелых детей мы повезли бортовым самолетом в наш ожоговый центр в Москву. Эта трагедия стала началом создания всероссийского центра медицины катастроф “Защита” и МЧС.
– После Ашинской трагедии у вас изменилось отношение к профессии?
– Безусловно! С тех пор я не мыслила себя в другой отрасли медицины. Вскоре мы стали работать с комбустиологами из Англии и США (проект “Надежда”). Англичане основали фонд «Друзья российских детей». Я и врачи нашего ожогового центра ездили за рубеж на стажировки, где познакомились с современными методами диагностики ожоговой травмы и ее осложнений, освоили инновационные хирургические вмешательства у пострадавших с глубокими ожогами кожи. И, конечно, благодаря новым технологиям во всех направлениях – и анестезиологической службе, и антибактериальной терапии, и хирургическом лечении – мы стали выхаживать даже самых, казалось бы, безнадежных больных, которые в 70-80-е годы были обречены.
Лечение глубокого ожога – это не просто «заплата» на коже
– Из чего вообще состоит процесс лечения детей с ожогами?
– При площади ран в 10% поверхности тела и более у детей возникает ожоговый шок – процесс, при котором происходит не только повреждение кожного покрова, но и функциональные нарушения в организме пострадавшего. И необходимо срочно выводить пациентов из этого состояния. Иногда медицинская помощь нужна на этапе эвакуации.
Был у нас такой случай: беда случилась на берегу реки, подростки катались на мотоцикле и взорвался бак с бензином, ребята получили глубокие ожоги площадью 45-50% поверхности тела. До ожогового центра – более полутора часов, поэтому необходимо проводить реанимационные мероприятия уже в условиях скорой помощи – поставить периферический катетер в вену, чтобы проводить инфузионную терапию. Все зависит от тяжести состояния. А дальше уже врач-хирург определяет площадь ожоговых ран и глубину поражения. Есть немного примитивное, но легкодоступное «правило ладони», то есть ладонь каждого пациента равна 1% поверхности тела. И чтобы представить площадь ран, можно визуально спроецировать ладонь пострадавшего на раневую поверхность, например, 30% – это тридцать ладошек ребенка. Этот способ хорош для врачей скорой помощи, медсестер. Мы же используем формулы для точного расчета – от него зависит и объем инфузионной терапии. Далее врач проводит первичную хирургическую обработку раны – обрабатывает поверхность антисептическим раствором, а затем вскрывает эпидермальные пузыри. Если их вовремя не вскрыть, произойдет инфицирование содержимого пузырей с поверхности неповрежденной кожи. Но опять же не советую делать это самостоятельно. И уже потом выполняют аппликацию атравматичных сетчатых покрытий на раневую поверхность. Такие сетки не прилипают к ране, и это облегчает смену повязок. А дальше в течение трех дней мы наблюдаем за картиной изменения поверхности раны и решаем, как будет восстанавливаться кожный покров: местная консервативная терапия (самостоятельная эпителизация ран) или хирургическое лечение (удаление некротических тканей с кожной пластикой раневого дефекта).
– А как проходит операция?
– Сначала удаляются некротические погибшие ткани, восстанавливается кровотечение, а дальше берется кожный трансплантат с донорского участка, то есть кусок здоровой кожи толщиной 0,1-0,2 мм, и переносится на рану. Такая своеобразная “заплата”. Если мы имеем дефицит донорских участков здоровой кожи, например, когда площадь ожогов 30-40% поверхности тела, и нам нужно вырастить клетки, то, как временное биологическое покрытие, используем чужую кожу, ксенокожу, взятую от животных, в частности от свиньи. И тем самым предохраняем рану от механического воздействия извне и инфекций, предотвращаем потерю жидкости и микроэлементов из организма. И после того, как донорские участки готовы к повторному взятию расщепленного кожного трансплантата, удаляем свиную кожу – она свою роль сыграла – и пересаживаем вновь взятую кожу. Но лечение больного – это коллективный труд. Это не только комбустиолог, занимающийся ведением ран. Нам нужно преодолеть период острой ожоговой травмы, сохранив функции жизненно важных органов. В этом нам помогают профессионально подготовленные реаниматологи и педиатры. У больных могут быть проблемы с ЖКТ – нужен врач-гастроэнтеролог и нутрициолог (врач по лечебному питанию). У детей первых трех лет жизни всегда страдает центральная нервная система в силу ее недоразвития – мы не можем без консультации невролога. Если повреждены веки, то обязательно смотрит врач-окулист, исключает травму глаз. Когда сгорают хрящи носа или ушные раковины – непременный осмотр оториноларинголога. Иногда ожоговые травмы сочетаются с механическими. Те же «зацеперы», прикасаясь головой или руками к проводам, теряют сознание от воздействия тока высокого напряжения, падают на платформы, ломают кости рук и ног, нередки случаи черепно-мозговой травмы. И здесь нужны травматологи и нейрохирурги. А когда ожоговая рана располагается на конечностях циркулярно, приглашаем наших коллег-травматологов для установки аппаратов внешней фиксации, облегчающих уход за ранами. Без врача-анестезиолога мы не можем проводить перевязки и оперативные вмешательства по закрытию ожоговых ран. Врач-гематолог отвечает за переливание крови, клинические фармакологи – за антибактериальную терапию, лаборанты – за точность анализов, реабилитологи – за профилактику образования грубых рубцов у больных с глубокими ожогами. Психологи – за эмоциональный настрой пациентов, арт-терапевты – за социализацию после выздоровления и возвращения домой. Это действительно бригадный метод лечения, без такого числа медицинских работников мы не можем оздоровить больного.
– Каких научных открытий вы ждете?
– Мы надеемся, что скоро будут печатать кожу на 3D-принтере. И такие работы уже ведутся. Будут организованы клеточные лаборатории, в которых выращиваются клетки кожи, так необходимые для наших пациентов с выраженным дефицитом донорских участков в случае обширных ожогов.
– На ваш взгляд, можно ли будет когда-нибудь не бояться ожогов?
– К сожалению, нет. На течение ожоговой травмы влияют разные факторы – заболевания, которые были до травмы, возраст – младенцы и старики переносят тяжелее, площадь и локация ожога, состояние иммунитета обожженных. Существует в медицине термин «травма, несовместимая с жизнью», и бывают такие случаи, когда врачи не в силах помочь больным. Иногда обширные ожоги кожи более 50% поверхности тела сочетаются с ожогом слизистой дыхательных путей (термоингаляционное поражение). В такой ситуации общая площадь ожоговых ран увеличивается еще на 15% поверхности тела. Больной длительное время находится на искусственной вентиляции легких. И, как правило, возникают тяжелые осложнения в виде гнойного трахеобронхита или пневмоний. Сложно бороться с гнойной инфекцией, когда в воспалительный процесс включаются все органы и системы больного. Появляются симптомы нарушения работы ЦНС в виде ожоговой энцефалопатии, что проявляется возбужденным состоянием пострадавшего, галлюцинациями, монотонным плачем или криком, иногда судорожная готовность в виде тремора конечностей, переходящего в судороги, что требует проведения обезболивающей, противосудорожной, седативной терапии на фоне искусственной вентиляции легких. Одновременно страдает печень (токсический гепатит), сердце – миокардит, почки – острая почечная недостаточность. На этом фоне возникают стрессовые язвы желудочно-кишечного тракта (вследствие кислородного голодания тканей слизистой желудка и двенадцатиперстной кишки), в ряде случаев диагностируется кровотечение из сосудов образующихся язв. Больные могут погибнуть от не купирующегося желудочного кровотечения. У больных с обширными ожогами кожи и, как следствие, с нарушением функции органов организма возникает генерализация инфекции с развитием сепсиса, являющегося основной причиной смертельного исхода у ожоговых пациентов. Но все-таки, как я уже сказала, сейчас мы научились выхаживать совсем безнадежных больных. Однажды спасли мальчика из Магадана с ожогом 95% поверхности тела, он получил ожоги при пожаре в доме. Мальчика эвакуировали в нашу клинику, так как не всегда на местах могут оказать специализированную медицинскую помощь больным с обширными ожогами. Но проблем у этих детей и их родителей много.
Не надо постоянно смотреть на эти рубцы!
– А какие это проблемы? Эстетические понятны…
– Я всегда говорю, что ожоговая травма – это социальная проблема. К сожалению, глубокие ожоги заживают путем образования рубца, который, да, может формироваться в эстетически важных зонах – на лице, в воротниковой зоне, шее, передней поверхности грудной клетки, кистях и стопах, а также в области крупных суставов – и это вызывает контрактуры, стягивание кожи, из-за чего дети не могут полностью разогнуть или согнуть тот или иной сустав. Если травма на кисти, то плохо функционируют пальцы, и часто требуется большое количество корригирующих оперативных вмешательств, чтобы выправить эти пальцы, сделать их функционально активными. Если контрактуры мешают развитию скелета, надо снова оперировать, иначе ребенок перестанет обслуживать себя. Детям, которым поставили инвалидность, надо ежегодно ее подтверждать. И чтобы не было рецидива, нужно постоянно делать массажи, носить специальную компрессионную одежду, необходима грязе- и парафинотерапия. Бывает, что глубокие ожоги заканчиваются ампутацией, поэтому необходимо протезирование таких пациентов. Ребенок растет, и требуется многократная замена протеза. И даже после оперативных вмешательств кожа не будет такой, как до ожоговой травмы…
– Если ребенок в вашем центре просит зеркало, с какими словами даете?
– Вы знаете, зеркал у нас в ожоговом центре нет – просто так сложилось, и как правило, зеркала дети не просят, а если просят, то уж точно не у врачей. Здесь они эмоционально стабильны, потому что видят таких же мальчиков и девочек, как и они, а когда оказываются дома один на один с бедой, то вот тогда начинаются эмоциональные срывы.
На базе нашей консультативной поликлиники на протяжении многих лет работают психологи и арт-терапевты. Они занимаются не только с детьми, перенесшими ожоговую травму, но и с их родителями. Больные, перенесшие термическую травму, находятся под наблюдением сотрудников поликлиники до 18 лет. Эти специалисты помогают бывшим пациентам найти свое место в жизни. Наш благотворительный фонд «Детская больница» организует зимние и летние лагеря для перенесших тяжелую ожоговую травму – дети выезжают в пансионаты Тверской и Ярославской областей. После совместного отдыха на природе дети и их родители общаются между собой, переписываются, советуются друг с другом, как поступить в тех или иных ситуациях, связанных со здоровьем. Все это благотворно влияет на качество жизни наших пациентов.
– А с какими словами вы выписываете детей и родителей?
– Трафарета нет, все зависит от ситуации (улыбается). Недавно мы лечили юношу с большой площадью ран, а он был из кадетского училища. И я ему сказала: «Ты будешь офицером! У тебя все работает – руки, ноги, а рубцов под кителем не видно». И естественно, мы работаем и с родителями.
– Что им важно понимать и знать?
– Я все время говорю родственникам наших пациентов, чтобы они не делали из своих детей инвалидов. «Не надо постоянно смотреть на эти рубцы, потому что ребенок чувствует, как мама разглядывает его! Ваш ребенок нормальный, полноценный, у него просто другая кожа. Ведь есть же люди с желтой или черной кожей». Понимаете, эти дети должны расти нормальными, как и до травмы, заниматься спортом – противопоказаний к этому нет. Ну и пусть ребенок ходит в компрессионной одежде – это не помеха, это такая же одежда, которую можно снять и надеть заново. Мы всегда работаем на позитиве, не даем родителям и детям унывать, находим добрые слова в любой ситуации. Если взрослые после выписки из больницы не воспринимают ребенка таким, как до травмы, то проблемы будут нарастать как снежный ком. Именно родители становятся главными учителями по жизни и показывают детям, как необходимо себя вести, внушают уверенность в собственных силах. Я думаю, надо развиваться в направлении, когда есть социальные работники, которые еще до возвращения ребенка из больницы в привычную среду обитания посещают детские сады или школы, куда вернется тот или иной пациент, и проводят разъяснительные беседы с ребятами, педагогами и воспитателями о том, как правильно вести себя с детьми, перенесшими ожоги.
– А может ли врач говорить родителям, что ожог ребенка произошел по их вине?
– Нет, врач не говорит маме или папе, что они виноваты в том, что случилось. Но, к сожалению, не каждый родитель понимает это сам, некоторые приходят со словами «А мы уже у вас второй раз!» Иногда мамы замыкаются в себе, и тогда мы назначаем консультацию психолога. Если взрослые не берут себя в руки, тем самым эмоционально не участвуют в лечебном процессе, то не всегда быстро можно достичь желаемых результатов. Я всегда сотрудникам говорю, что родителям надо сочувствовать, вставать на их место. К нашим пациентам мы относимся, как к собственным детям, и мои сыновья, когда были поменьше, неоднократно говорили: «Ты своих больных любишь больше, чем нас».
– А вы что-то изменили в обустройстве дома, когда начали работать с ожогами? Может быть, тоже стали более внимательной?
– Не хочу себя хвалить, но… я живу по правилам и прошу их соблюдения от окружающих. Кастрюли ставить на последний ряд конфорок. Перед тем, как опустить ребенка в ванну, следует попробовать воду локтем, где наиболее чувствительная кожа. Дети не должны находиться на кухне, когда идет процесс приготовления пищи. Гладить надо, когда ребенок спит, и запомнить, что пол – не место для горячего утюга. Все опасное должно быть убрано. Электрические розетки должны быть с заглушками. Ну я не знаю… Я так воспитана и надеюсь, что эти правила запомнили мои сыновья, у одного из которых есть уже свои собственные дети. Но и сейчас я нередко напоминаю им об опасностях, которые есть в доме.
Самое пагубное – это невоспитанность
– Что вы сказали бы незнакомцу, который косо смотрит на человека с ожогом?
– «Вы тоже можете в любой момент оказаться на этом месте, никто вам не может гарантировать, что вы будете вечно здоровым человеком». Ведь ожоговый больной – точно такой же человек, просто у него образовалась необычная кожа. Зачем оборачиваться и обсуждать в спину? Я думаю, что самое пагубное качество у людей – это невоспитанность в любых ее проявлениях. И почему у нас работодатель не принимает продавца с руками, на которых рубцы? Это точно такая же кожа, она так же моется мылом, она не заразна! Ну почему? Вы знаете, я поддерживаю связь со многими бывшими пациентами. Многие из них имеют высшее образование, женились или вышли замуж, родили детей. Недавно на день открытых дверей в нашу клинику пришла бывшая пациентка Валечка, у нее был ожог лица и волосистой части головы, который она получила, будучи новорожденным ребенком. А сейчас у нее уже свой ребенок!
А на днях мне позвонила мама пациента, которому было около 2 лет, когда он лежал у нас по поводу ожога. Сейчас ему 24 года, он стал врачом, хочет поступить к нам на работу в качестве врача-анестезиолога, чтобы тоже помогать больным детям.
– Но испытывают ли благодарность и радость те, у кого обширные ожоги?
– Мы сразу предупреждаем родителей и старших по возрасту детей, чтобы они не ждали, что у них сформируется такая же кожа, как до травмы. Подростки часто бывают капризными, и им приходится объяснять, что, если сейчас не сделать эту процедуру, у него возникнут те или иные проблемы со здоровьем, которые потом будет трудно решить. Лечение ожоговой травмы – это постоянный контроль, чтобы не произошли осложнения. И наше дело – лечить больных и стремиться к тому, чтобы последствия ожога для них были минимальными.
– У вас как-то изменилось отношение к внешности за почти сорок лет работы в ожоговом центре?
– Вы знаете, я очень критично отношусь к своей внешности и всегда говорю, что «с лица воду не пить», и внешность не имеет никакого значения. Ты же общаешься с человеком, а не с его внешностью, и, наверное, тебе интересен его характер, отношение к окружающим, а не то, какой формы его нос и собственные ли веки или искусственно сделанные. Мудрость приходит с годами… Как правило, люди мудреют после тридцати. Думаю, мудрость в плане отношения к внешности приходит и к нашим пациентам. Конечно, приятно смотреть на красивого человека, но оценивать надо однозначно не по внешнему виду.
– Вы можете сказать это подростку?
– Конечно, могу! А почему не сказать, если уже большой, все понимает? Есть у меня пациент – сейчас ему 25 лет. В 3-летнем возрасте он получил тяжелую ожоговую травму и длительное время находился в крайне тяжелом состоянии. Нам удалось его спасти. Но на шее и лице сформировались грубые послеожоговые рубцы. Как он комплексовал! Все время ходил в водолазках или шею обязывал шарфом независимо от времени года, чтобы спрятать последствия травмы. Наступил выпускной вечер в школе. Его мама (она просто золото!) купила ему костюм. А я – рубашку с отложным воротником, который бы закрывал рубцы на шее. Говорю: «Саша, в этот день ты должен быть самым нарядным и красивым!» И он заставил себя надеть эту рубашку. Со временем мальчик взрослел, и менялось его мнение о своей внешности. Он женат, работает успешным адвокатом. Жизнь удалась! Поверьте, я могу найти в человеке столько положительных качеств, столько позитива, которые могут затмить все его комплексы! Надо вовремя обратить внимание ребенка на ту “изюминку” в его характере, которая станет для него важной, жизнеутверждающей.
– А это тоже задача врача?
– Врач же тоже человек. Иногда мне очень хочется сказать комплимент постороннему человеку на улице. И когда-то сдерживаю себя, а когда-то говорю. А почему не сказать, если у человека, например, очень красивое платье или шляпа? Мы так мало говорим друг другу добрые слова!
– И как реагируют?
– Чаще улыбаются. Может, думают: «Сумасшедшая» (смеется). И вот знаете, иногда я вижу человека с ожогами, и так и хочется подойти, и посоветовать, где ему могут помочь скорректировать рубцы. Если я знаю, почему бы не сказать? Но опять скажут, что… Но, так как я недавно стала хвалить окружающих, может быть, начну и советы давать.
Симптомы и лечение ларингофарингеального рефлюкса (LPR)
В пищеводе расположены две мышцы сфинктера: нижний сфинктер пищевода (LES) и верхний сфинктер пищевода (UES). Когда нижний сфинктер пищевода не функционирует должным образом, происходит обратный ток желудочной кислоты в пищевод. Если это происходит два или более раз в неделю, это может быть признаком гастроэзофагеальной рефлюксной болезни или ГЭРБ.
Но что происходит, когда верхний сфинктер пищевода также не функционирует должным образом? Как и в случае с нижним сфинктером пищевода, если верхний сфинктер пищевода не функционирует должным образом, кислота, которая вернулась в пищевод, попадает в горло и голосовой ящик.Когда это происходит, это называется ларингофарингеальным рефлюксом или LPR.
Getty Images / Майкл КрасовицМожете ли вы испытать LPR без изжоги или других симптомов ГЭРБ? Да! Многие люди с LPR не имеют симптомов изжоги. Почему? Чтобы рефлюксная кислота вызвала изжогу, она должна оставаться в пищеводе достаточно долго, чтобы вызвать раздражение. Кроме того, пищевод не так чувствителен к раздражению, как горло. Следовательно, если кислота быстро проходит через пищевод, но скапливается в горле, симптомы изжоги не возникнут, но появятся симптомы LPR.Взаимодействие с другими людьми
Симптомы
- Постоянное прочищение горла
- Хроническое раздражение горла
- Хронический кашель
- Охриплость
- Избыточная мокрота в горле
- Дисфагия (затрудненное глотание)
- Постоянное ощущение чего-то в горле
- Проглоченная пища возвращается назад
- дренаж
- Слабый голос
- Хриплый голос
- Закупорка дыхательного пути
- Спазм гортани (голосовой ящик)
- Свистящее дыхание
- Изжога
Диагностика
Ваш врач может провести один из следующих тестов, чтобы определить, есть ли у вас LPR:
- Ларингоскопия: Эта процедура используется, чтобы увидеть изменения в горле и голосовом аппарате.
- 24-часовое определение pH: Эта процедура используется, чтобы увидеть, не поступает ли слишком много желудочной кислоты в верхний отдел пищевода или горла. Используются два датчика pH. Один расположен внизу пищевода, а другой — вверху. Это позволит врачу увидеть, перемещается ли кислота, попадающая в нижнюю часть пищевода, в верхнюю часть пищевода.
- Эндоскопия верхних отделов желудочно-кишечного тракта: Эта процедура почти всегда выполняется, если пациент жалуется на затруднение глотания. Это делается, чтобы увидеть, есть ли в пищеводе какие-либо рубцы или аномальные новообразования, и провести биопсию при обнаруженных аномалиях.Этот тест также покажет, есть ли воспаление пищевода, вызванное рефлюксом кислоты.
Лечение
Лечение LPR обычно такое же, как и лечение GERD. Существует четыре основных метода лечения LPR.
- Изменение образа жизни. Вы можете внести несколько изменений в образ жизни, которые могут уменьшить, а иногда и предотвратить кислотный рефлюкс.
- Модификации диеты. Есть определенные продукты, которые редко вызывают изжогу, и продукты, которых следует избегать.
- Лекарства , снижающие кислотность желудка или способствующие нормальной моторике. К ним могут относиться ингибиторы протонной помпы, антагонисты гистаминовых рецепторов и лекарства, отпускаемые без рецепта.
- Операция по профилактике рефлюкса. Операция по подтяжке стыка желудка и пищевода. Чаще всего проводится операция, называемая фундопликацией Ниссена. Он сужает соединение между желудком и пищеводом, оборачивая верхнюю часть желудка вокруг соединения между желудком и пищеводом и сшивая его на месте.
Симптомы и лечение синдрома жжения во рту
Синдром жжения во рту — это хроническое заболевание, вызывающее чувство жжения во рту, часто на языке или слизистых оболочках, без какой-либо другой идентифицируемой причины. В большинстве случаев людей с синдромом жжения во рту осматривают многие врачи, и им говорят, что у них нет причин для их симптомов, и поэтому они даже могут быть признаны страдающими психическим заболеванием. Многие случаи синдрома жжения во рту могут длиться годами.
Синдром жжения во рту чаще всего возникает у женщин в постменопаузе и часто возникает при внезапном появлении симптомов. Многие люди с этим заболеванием связывают свои симптомы с недавним посещением стоматолога, недавним заболеванием или курсом антибактериальной терапии.
Наттакорн Манерат / Getty ImagesСимптомы
Симптомы включают ощущение жжения на языке, чаще всего на передней части языка, нёбе или внутренней части нижней губы, и часто заболевание поражает более чем одно из этих мест.Кожа лица не поражается синдромом жжения во рту. Симптомы часто усиливаются днем и вечером и слабо выражены или отсутствуют ночью и утром. Некоторые люди также замечают изменение вкусовых ощущений (включая горький и металлический привкус) и сухость во рту как часть своих симптомов. Хотя многие люди могут заметить медленное, постепенное, частичное улучшение, симптомы могут сохраняться в течение многих лет.
Возможные причины
Синдром жжения во рту не связан с каким-либо конкретным заболеванием, хотя может быть связан с другими состояниями хронической боли, такими как головные боли.Между диабетом и дефицитом питательных веществ, таких как витамины B1, B2, B6, B12, цинк и фолиевая кислота, существуют противоречивые ассоциации. Другие состояния, такие как кандидоз полости рта, географический язык, афтозные язвы, вульгарная пузырчатка, синдром Шегрена и аллергический контактный дерматит на стоматологические материалы и зубную пасту, могут имитировать синдром жжения во рту, но не считаются его причиной.
Есть несколько случаев синдрома жжения во рту, связанного с приемом ингибиторов ангиотензинпревращающего фермента (АПФ) — ряда различных лекарств от артериального давления, оканчивающихся на «-прил», — и прекращение приема этих лекарств приводило к медленному улучшению симптомов в течение нескольких недель. .
Лечение
Если обнаружена основная причина синдрома жжения во рту (как описано выше), то лечение этого состояния может быть полезным для уменьшения или устранения симптомов — например, соответствующие пищевые добавки для лечения определенного дефицита, лечение местными противогрибковыми средствами для устранения кандидоза полости рта. , избегание контактных аллергенов и т. д.
Однако, если не удается определить основное заболевание, синдром жжения во рту следует лечить симптоматически.Лекарства, используемые для лечения невропатических болевых состояний, такие как трициклические антидепрессанты, бензодиазепины и габапентин, могут быть полезны для уменьшения симптомов. Различные жидкости для полоскания рта, производимые в местных аптеках, называемые «Волшебные жидкости для полоскания рта», содержащие различные лекарства, такие как вязкий лидокаин, дифенгидрамин, маалокс и стероиды для местного применения, антибиотики и противогрибковые средства местного действия, можно использовать несколько раз в день для облегчения симптомов жжения во рту. синдром. Наконец, использование полосканий для рта с капсаицином (сделанных из разведения острого перца и воды) может быть полезным для уменьшения симптомов с течением времени, возможно, с долгосрочными преимуществами.
Причины и методы лечения эрозивного эзофагита
Эрозивный эзофагит — это тип эзофагита, при котором поражается пищевод. Эзофагит — это воспаление, раздражение или отек слизистой оболочки пищевода, которая является трубкой, идущей от горла к желудку.
Джордж Дойл / Stockbyte / Getty ImagesСимптомы
Исследования показывают, что наиболее частыми симптомами эзофагита являются изжога, боль в груди и дисфагия (дискомфорт при глотании).Взаимодействие с другими людьми
Другие симптомы эзофагита могут включать:
- Затруднения при глотании
- Ощущение, что что-то застряло в горле
- Чувство жжения в пищеводе
- Кровотечение, проявляющееся кровью в рвоте или стуле (стул становится черным или дегтеобразным)
Причины и факторы риска
Выстилка пищевода чувствительна, поэтому она уязвима для раздражения и отека.
Несколько факторов могут способствовать повышенному риску развития эзофагита:
- Рефлюкс желудочной кислоты: Рецидивирующая задержка желудочной кислоты в пищеводе является наиболее частой причиной эзофагита.Рефлюкс в основном встречается при гастроэзофагеальной рефлюксной болезни (ГЭРБ), которая возникает, когда мышца в конце пищевода не закрывается должным образом. Другие триггеры рефлюкса включают беременность, ожирение, курение, алкоголь, напитки с кофеином, а также жирную или жирную кислоту. острая пища.
- Чрезмерная рвота: Кислота, содержащаяся в рвоте, может вызвать раздражение пищевода, а чрезмерная рвота может привести к воспалению.
- Застрявшие таблетки: Если таблетка застрянет в пищеводе, это может вызвать ожог пищевода. оболочка.Обычно это происходит, когда для запивания таблетки используется недостаточно воды или другой жидкости. Однако это может также произойти, когда пищевод сужен из-за рубцов или стриктур, или если нарушение моторики мешает мышцам пищевода правильно сокращаться для продвижения содержимого в желудочно-кишечный тракт.
- Инфекции: К ним относятся инфекции, вызванные вирусами (такими как герпес и цитомегаловирус), грибами (например, инфекциями Candida) и бактериями. Инфекции чаще развиваются у людей, иммунная система которых ослаблена такими заболеваниями, как ВИЧ / СПИД.
- Травма от химикатов: При проглатывании сильнодействующих химикатов, таких как очистители канализации, травма пищевода может быть очень серьезной и даже опасной для жизни.
- Лучевая травма: Лучевая терапия в области груди или шеи в рамках лечения рака может вызвать эзофагит.
Диагностика
Ваш врач проведет тщательный медицинский осмотр, а также изучит вашу историю болезни, прежде чем приступить к диагностическому тесту.
Эти тесты включают:
- Эндоскопия: в этой процедуре используется эндоскоп, гибкая трубка с источником света и камерой на конце, чтобы обеспечить прямой обзор пищевода.
- Рентгеновские лучи бария: Эти рентгеновские лучи сделаны вместе с проглатываемым раствором бария. Этот специальный краситель покрывает слизистую оболочку пищевода и становится белым на рентгеновском снимке, что помогает получить четкое изображение пищевода.
- Биопсия воспаленной ткани
- Культура пищевода
Процедуры
Лечение эзофагита зависит от причины и может включать:
- Лекарства, снижающие кислотность, такие как ингибиторы протонной помпы (ИПП) или блокаторы h3, если причиной ГЭРБ является ГЭРБ
- Антибиотики, если причиной является инфекция
- Стероидные препараты для уменьшения воспаления
- Обезболивающие
Во время лечения ваш врач также расскажет вам о том, как изменить образ жизни, чтобы облегчить дискомфорт при эзофагите.
Что делатьЕшьте пять или шесть небольших приемов пищи в течение дня вместо трех больших.
Ешьте мягкую пищу, например пудинги, яблочное пюре, супы и кремы.
Ешьте небольшие кусочки и тщательно пережевывайте, прежде чем пытаться проглотить.
Пейте напитки через трубочку.
Поднимите изголовье кровати на 8-10 дюймов или спите на клиновидной подушке, чтобы содержимое желудка не попадало в пищевод во время сна.
Острые продукты
Кислые пищевые продукты и напитки, такие как соки цитрусовых и другие соки, а также продукты на основе томатов
Твердые продукты, которые могут вызвать боль в пищеводе при проглатывании, например орехи и сырые овощи
Табак
Спирт
Жирная пища
Кофеин
Шоколад
Прогноз
Независимо от того, вызван ли ваш эзофагит рефлюксной болезнью или инфекцией, оба обычно хорошо поддаются лечению.Однако, если причиной является кислотный рефлюкс, лечение может потребоваться длительное время.
Осложнения
Вам следует позвонить своему врачу, если произойдет одно из следующих событий:
- Ваши симптомы не исчезнут после начального лечения. Рубцевание пищевода может привести к его стриктуре (сужению или стягиванию). Это сужение может вызвать постоянные трудности с глотанием, что может потребовать дополнительного лечения.
- Вы не можете есть или пить из-за боли.Если вы не можете пить жидкость, может возникнуть опасное для жизни обезвоживание.
- Внезапное ухудшение боли в груди, одышка или лихорадка. Это может означать, что в пищеводе образовалась глубокая эрозия или отверстие, и вам следует немедленно позвонить своему врачу. Отверстие может кровоточить и позволить бактериям из пищеварительного тракта проникнуть в грудную полость и вызвать серьезную инфекцию, которая может быть опасной для жизни.
5 причин, по которым вы можете испытывать жжение в горле
Боль в горле — один из наиболее частых симптомов, наблюдаемых в клинике общей практики.Это неприятный симптом, который, к счастью, редко возникает из-за серьезного заболевания, такого как рак. Большинство болей в горле проходит самостоятельно в течение 1-2 недель. Однако, если боль в горле длится дольше, лучше обратиться к врачу для обследования. Давайте посмотрим, как мы исследуем некоторые из распространенных причин жжения в горле.
1. Вирусная инфекция
Наиболее частой причиной ожога горла являются вирусные инфекции, которые могут проявляться в виде простуды и гриппа.Вирус гриппа поражает дыхательную систему, в том числе горло. Обычно человек, страдающий от простуды, испытывает другие симптомы, такие как боль в горле, постоянный кашель, насморк, боли в мышцах, головные боли, заложенность носовых ходов и общая усталость. Обычно эти симптомы проходят в течение недели или около того. Антибитойки обычно не требуются. Достаточно много отдыха и сна, а также хорошее увлажнение могут помочь вам быстрее восстановиться!
2.Инфекция миндалин (тонзиллит)
,00Прямо в задней части глотки находятся комки ткани овальной формы, известные как миндалины. Миндалины помогают укрепить иммунную систему, которая борется с вирусами и бактериями. Когда миндалины инфицированы, они воспаляются и опухают, что приводит к заболеванию, известному как тонзиллит. Некоторые из симптомов включают сильную боль и дискомфорт в горле, головные боли, увеличение лимфатических узлов и лихорадку. Если ваш ребенок часто страдает инфекциями миндалин, вам может потребоваться показать его лор-специалисту в Сингапуре.
3. Гастроэзофагеальная рефлюксная болезнь (ГЭРБ)
ГЭРБ возникает, когда желудочная кислота часто попадает обратно в пищевод — трубку, соединяющую горло с желудком. Это результат того, что мышца нижнего сфинктера пищевода (LES) в пищеводе ослабляется или ненормально расслабляется. Иногда желудочная кислота может подниматься в заднюю часть рта, вызывая раздражение и воспаление, вызывая ощущение ожога в горле.
Изжога обычно возникает при ГЭРБ и включает другие сопутствующие симптомы, такие как проблемы с глотанием, хриплый голос и жидкость с кисловатым привкусом в задней части горла.Старайтесь избегать продуктов, вызывающих ГЭРБ, таких как острая пища, шоколад и цитрусовые, и ложитесь спать слишком рано после еды.
4. Постназальный капельница
Постназальное выделение жидкости — это состояние, при котором слизь и жидкость из носовых пазух и носа попадают в горло. Это может вызвать ощущение, что что-то капает вам в горло, вызывает раздражение и вызывает чувство жжения в горле. Если у вас постназальная капельница, вы также можете испытать кашель, поскольку постоянно пытаетесь откашляться.Постназальные выделения могут быть вызваны аллергией, инфекциями носовых пазух и вирусными инфекциями, такими как простуда.
5. Синдром жжения рта
Синдром жжения во рту — это сложная медицинская проблема, которая может вызывать сильное и повторяющееся ощущение жжения во рту и вокруг него — на языке, губах, деснах и горле. Вы также можете почувствовать потерю вкуса, сухость во рту и горечь во рту. Это состояние чаще всего встречается у взрослых старше 60 лет и, по оценкам, чаще встречается у женщин, чем у мужчин.Часто назначают лекарства, чтобы помочь вам справиться с симптомами и болью.
Обращается за лечением
Есть много причин, по которым вы можете испытывать жжение в горле. Некоторые из них можно лечить с помощью врача первичной медико-санитарной помощи и домашних средств. В противном случае, в зависимости от тяжести, частоты и других присутствующих сопутствующих симптомов, вам может потребоваться посещение ЛОР-специалиста для правильного диагноза и плана лечения.
Медицинское освидетельствование доктором Ганом Энгом Серном
Причины и способы облегчения
Есть много возможных причин жжения в горле, в том числе:
1.Простуда и грипп
Распространенной причиной жжения в горле является простуда или грипп. Эти заболевания вызывают вирусы, которые влияют на дыхательную систему.
Общие симптомы простуды или гриппа включают:
Грипп может вызывать осложнения, поэтому любому человеку с серьезными симптомами следует обратиться за медицинской помощью. Эти симптомы включают затрудненное дыхание, боль в груди, судороги и головокружение.
Узнайте о различиях между простудой и гриппом в этой статье.
2.Тонзиллит
Миндалины — это комки ткани в задней части глотки, которые помогают бороться с вирусами и бактериями. Тонзиллит — это инфекция, при которой отекают миндалины.
Инфекция обычно вызывает:
Тонзиллит обычно проходит в течение 1-2 недель. Люди могут лечить это дома с помощью достаточного количества отдыха, жидкости, безрецептурных обезболивающих и леденцов от горла.
3. ГЭРБ
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) возникает, когда мышца, соединяющая пищевод или пищевод с желудком, становится слишком слабой или расслабленной.
Когда мышца недостаточно напряжена, пища или желудочная кислота могут подниматься в горло, а иногда и в заднюю часть рта.
Основным симптомом ГЭРБ является изжога. Другие симптомы включают:
- тошноту
- неприятный запах изо рта
- боль в груди
- затруднение глотания
- ощущение жжения в горле
Лечение часто включает изменение образа жизни, например, исключение из рациона богатой или кислой пищи. Некоторым людям требуются лекарства или хирургическое вмешательство.
4. Стрептококковая ангина
Поделиться на Pinterest Человек, страдающий ангины, может испытывать жжение в горле, боль при глотании и жар.Изображение предоставлено Центром контроля заболеваний, д-р Хайнц Ф. Эйхенвальд, 1958 г.
Стрептококковая инфекция в горле — это бактериальная инфекция, которая вызывает несколько болезненных симптомов.
Симптомы фарингита могут появиться внезапно и включают:
- жжение в горле
- боль при глотании
- лихорадку
- головные боли
- тошноту
- красные или опухшие миндалины
Врач может диагностировать фарингит по взятие мазка из горла и может назначить антибиотики.Во время выздоровления человек также должен много отдыхать и пить много жидкости.
5. Моно
Инфекционный мононуклеоз, более известный как мононуклеоз, представляет собой очень заразную вирусную инфекцию. Скорее всего, заболеют подростки и молодые люди.
Симптомы болезни обычно развиваются через 4–6 недель после контакта с вирусом. Болезненное или жжение в горле — ранний симптом мононуклеоза.
К другим симптомам относятся:
- лихорадка
- крайняя усталость
- боли в мышцах
- головные боли
- сыпь
Восстановление после монотерапии часто занимает 2–4 недели, но у некоторых людей симптомы сохраняются в течение нескольких месяцев.Лечение включает отдых, прием безрецептурных обезболивающих и обильное питье.
Моно очень легко растекается. Врачи советуют людям, у которых они есть, не делиться едой, напитками или зубными щетками и избегать поцелуев.
6. Синдром жжения во рту
Синдром жжения во рту — это болевое расстройство. Это вызывает боль, жжение или покалывание во рту и вокруг него.
Другие симптомы включают сухость во рту и странный привкус во рту. Это может повлиять на губы, язык или нёбо.
Врач может проверить основные причины синдрома жжения во рту, прежде чем поставить диагноз.
Сосание ледяной стружки, выпивка прохладного напитка или жевательная резинка могут помочь справиться с дискомфортом. Люди также могут пожелать избегать вещей, которые могут раздражать полость рта, таких как алкоголь, табак, острая или кислая пища.
7. Эзофагит
Эзофагит — это воспаление пищевода. ГЭРБ, лекарства, инфекция или аллергия могут вызвать это воспаление.
Общие симптомы включают жжение в горле, затрудненное глотание и изжогу.
При отсутствии лечения эзофагит может вызывать постоянные проблемы со здоровьем, но лечение может привести к полному выздоровлению.
Одной из форм воспаления является эозинофильный эзофагит. Это хроническая пищевая аллергия, вызывающая воспаление пищевода. Это может быть сложно диагностировать, и специалистам, возможно, придется работать вместе, чтобы разработать план лечения.
Врачи могут проверить наличие эозинофильного эзофагита, взяв образец ткани из горла, кожный укол или анализ крови.
Если реакцию вызывает определенная пища, исключение ее из рациона часто снимает воспаление.
В зависимости от состояния здоровья, вызывающего ощущение жжения в горле, человеку может потребоваться лечение у врача.
Однако, когда симптом является результатом простуды, гриппа или тонзиллита, домашние средства могут быть эффективными для лечения симптомов и снятия боли.
Сохранение гидратации имеет решающее значение при выздоровлении от простуды или гриппа, так как организму необходимо восполнить потерю жидкости в результате потоотделения и насморка.Вода также помогает организму функционировать и бороться с бактериями и вирусами.
Обильное питье помогает предотвратить пересыхание горла, которое может вызвать раздражение. Чтобы успокоить горло, попробуйте пить смесь из горячей воды, меда и лимона.
Узнайте больше об исследованиях того, какие домашние средства — мед, лимонный сок или даже алкоголь — лучше всего подходят от боли в горле.
Согревание горла также может уменьшить болезненность, так как тепло расслабляет мышцы и может облегчить боль.Аккуратно оберните шарф вокруг шеи, чтобы он не замерз.
Организму нужно время, чтобы восстановиться, и отдых является ключевым моментом. Отрыв от работы или учебы и снижение активности может помочь в выздоровлении и предотвратить распространение болезней.
Постназальный капельный | MUSC Health
Железы в носу и горле обычно производят 1-2 литра слизи каждый день. Эта слизь увлажняет слизистую носа и носовых пазух, увлажняет воздух, улавливает вдыхаемые частицы и помогает бороться с инфекциями.Обычно эта слизь бессознательно проглатывается много раз в течение дня. Когда слизь становится густой или чрезмерной по объему, это может вызвать ощущение постназального подтекания. Постназальный дренаж часто может привести к кашлю, боли в горле, частому откашливанию и ощущению комка в горле.
Избыток жидких прозрачных выделений может быть вызван вирусными инфекциями, аллергией, острой пищей, перепадами температуры, беременностью и некоторыми лекарствами (противозачаточные таблетки, лекарства от кровяного давления).Повышенная густая секреция может возникать из-за низкой влажности зимой, уменьшения потребления жидкости (обезвоживания), бактериальных инфекций носовых пазух или приема некоторых лекарств (антигистаминных препаратов). Проблемы с глотанием или кислотный рефлюкс могут вызывать у пациентов похожие симптомы дренажа из носа / горла или мокроты.
Правильный диагноз основной проблемы важен для правильного лечения пациента с постназальным капельницей. Лечение вирусных инфекций, аллергии и синусита обсуждается в других разделах.Кислотный рефлюкс лечится безрецептурными или отпускаемыми по рецепту лекарствами, в зависимости от тяжести симптомов. Другие причины встречаются реже и должны быть тщательно обследованы ЛОР-специалистом.
Ларингофарингеальный рефлюкс (LPR)
Что такое LPR?
LPR похож на гастроэзофагеальную рефлюксную болезнь или ГЭРБ. Это происходит, когда нижний сфинктер пищевода (LED) не закрывается должным образом, и содержимое желудка может просачиваться обратно или возвращаться в пищевод, а затем в голосовой аппарат и, возможно, в заднюю часть носа и полость пазух.Когда рефлюксная желудочная кислота контактирует со слизистой оболочкой пищевода, это вызывает ощущение жжения в груди или горле, которое мы называем изжогой или кислотным расстройством желудка. Когда содержимое желудка раздражает голосовой аппарат и заднюю стенку глотки / носа, симптомы реже проявляются изжогой и чаще проявляются в виде постназальных капель, прочистки горла, кашля и комка в горле.
Что вызывает LPR?
Пищевые привычки, диета и ожирение — все это способствует развитию ГЭРБ.Обильный прием пищи и полежать после еды могут вызвать симптомы рефлюкса. Многие продукты являются кислыми или содержат раздражающие вещества, которые увеличивают производство кислоты в желудке. Ожирение и беременность также способствуют развитию симптомов LPR / GERD, потому что дополнительный вес оказывает повышенное давление на мышцы сфинктера, пытаясь удержать пищу в желудке. Плотно прилегающая одежда может оказывать давление в брюшной полости, как и чрезмерная масса тела, и, следовательно, может вызывать симптомы рефлюкса.
Каковы симптомы LPR / GERD?
Классический симптом ГЭРБ — изжога. Многие люди имеют LPR без какой-либо связанной с ними изжоги, вместо этого они испытывают боль в груди, охриплость голоса, затрудненное глотание, чрезмерное выделение слизи, прочищение горла, ощущение комка в горле, боль в горле, приступы удушья, хрипы, постназальные выделения, сухой кашель. , или неприятный запах изо рта.
Как лечить LPR / GERD?
Изменения образа жизни:
- Избегайте кислых продуктов или продуктов, содержащих раздражающие вещества, которые увеличивают производство кислоты в желудке.Продукты, которые, как известно, вызывают рефлюкс, включают: жирную пищу, острую пищу, кофе, чай, газированные напитки и другие напитки с кофеином, алкоголь, шоколад, орехи, цитрусовые и соки, мятные конфеты, леденцы от кашля, освежители дыхания, жевательную резинку, леденцы, и немного жидкости для полоскания рта.
- Несколько небольших приемов пищи в течение дня предпочтительнее, чем меньшее количество больших приемов пищи. Меньше еды в желудке за один раз приведет к меньшему рефлюксу.
- Старайтесь ничего не есть за 3 часа до сна, потому что рефлюкс часто усиливается, когда мы ложимся.
- Похудание часто приводит к значительному уменьшению симптомов рефлюкса. Избегайте тесной одежды.
Поднятие изголовья кровати также может помочь противодействовать потере гравитации, возникающей в положении лежа.
Лекарство:
Ваш врач может также порекомендовать лекарства, которые вы можете купить без рецепта, или выписать вам рецепт на лекарства. Эти лекарства могут помочь нейтрализовать кислоту в желудке, остановить производство кислоты или помочь мышцам, опорожняющим желудок.Лекарства действуют по-разному, и комбинация лекарств может помочь лучше контролировать ваши симптомы. Ваш врач — лучший источник информации о том, как принимать эти лекарства.
Как диагностировать LPR / GERD?
LPR / ГЭРБ можно диагностировать, внимательно выслушав симптомы, о которых сообщает пациент, а также тщательно обследовав голову и шею. Существует также ряд диагностических тестов, помогающих установить и контролировать диагноз LPR / GERD:
- Мониторинг pH: в пищевод вводится небольшая трубка, которая остается там на 24 часа.Пока вы занимаетесь своей обычной деятельностью, он измеряет, когда и сколько кислоты поступает в пищевод. Манометрию также можно выполнять с помощью того же датчика. Это обнаруживает изменения давления и является более чувствительным методом, чем измерение только pH.
- Барий для проглатывания: вы выпиваете раствор, а затем делают несколько рентгеновских снимков, чтобы выявить такие аномалии, как грыжа пищеводного отверстия диафрагмы или сужение пищевода.
- Верхняя эндоскопия: врач спрыснет вам горло, чтобы онемел, а затем проведет по тонкой гибкой трубке, называемой эндоскопом.Крошечная камера в эндоскопе позволяет врачу видеть пищевод и искать аномалии.
- Носовая эндоскопия: многие ЛОР-врачи перед эндоскопией наносят на слизистую оболочку носа противозастойное и обезболивающее средство для местного применения. Часто обследование можно пройти вообще без каких-либо специальных лекарств. Чтобы заглядывать за углы, можно использовать жесткий или гибкий прицел — как детский игрушечный перископ. Носовая эндоскопия обеспечивает подробный осмотр полости носа, носовых пазух и голосового аппарата.
COVID-19 против простуды в груди: в чем разница
Учитывая более 13000000 случаев заболевания людей по всему миру, легко понять, почему мы можем испытывать паранойю из-за того, что может быть обычной простудой в груди. К сожалению, симптомы COVID-19 очень похожи на симптомы других заболеваний. Это значит, что случай сезонной аллергии или небольшой простуды может вызвать панику. К счастью, есть некоторые различия между симптомами COVID-19 и простудой.
Симптомы COVID-19
Коронавирус имеет большое количество разнообразных симптомов.Эти симптомы могут проявляться по-разному в зависимости от человека и могут варьироваться от легкой до тяжелой. Коронавирус может вызвать:
- Лихорадка
- Озноб
- Диарея
- Тошнота
- Рвота
- Кашель
- Застой
- Насморк
- Боль в горле
- Потеря вкуса или запаха
- Головные боли
- Усталость
- Затрудненное дыхание
- Одышка
В настоящее время вакцины от коронавируса нет.Однако врачи использовали различные лекарства и стероиды для лечения легких и тяжелых случаев коронавируса. Обезболивающие, такие как ибупрофен или парацетамол и лекарства от кашля, также оказались полезными при лечении COVID-19.
Обычные симптомы простуды в груди
Обычные симптомы простуды в груди возникают, когда дыхательные пути легких набухают и выделяют слизь. Когда у вас простуда в груди, вы, скорее всего, испытаете боль в горле, ломоту, усталость, насморк, заложенность груди, постоянный отрывистый кашель и желтую или зеленую мокроту.Простуда в груди обычно проходит в течение недели или около того после жидкости и отдыха.
Сравнение симптомов
Когда дело доходит до коронавируса, обычно бывает жар или головные боли. Однако при простуде температура и головные боли возникают реже. И COVID-19, и простуда в груди иногда могут вызывать утомляемость. Диарея редко возникает при COVID-19, но не возникает при простуде в груди. Боль в горле или ломота и боли чаще возникают при простуде грудной клетки, тогда как эти симптомы могут возникать только иногда при COVID-19.Насморк часто возникает при простуде в груди, но реже — при COVID-19. Человек с коронавирусом не чихает, но чихание — обычное явление при простуде в груди. В то время как оба могут вызывать кашель, коронавирус вызывает сухой кашель и часто может вызывать одышку.

 На слизистой оболочке горла появляются струпы, со временем отторгающиеся с появлением глубоких крупных кровоточащих язв. Даже после их полного заживления неизбежно остается рубец, который нарушает процесс глотания.
На слизистой оболочке горла появляются струпы, со временем отторгающиеся с появлением глубоких крупных кровоточащих язв. Даже после их полного заживления неизбежно остается рубец, который нарушает процесс глотания.
 Повреждение…
Повреждение… Пить ее нужно мелкими глотками.
Пить ее нужно мелкими глотками.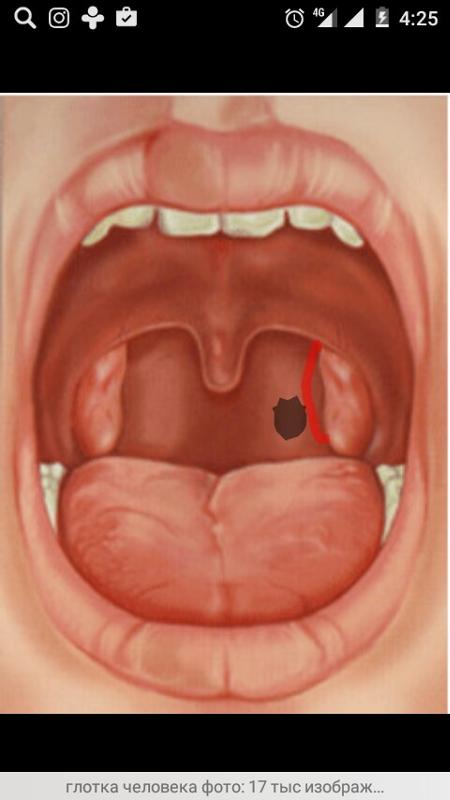 При ожогах кислотами во рту или рвотных масса можно обнаружить фрагменты струпа желтого, бурого или черного цвета.
При ожогах кислотами во рту или рвотных масса можно обнаружить фрагменты струпа желтого, бурого или черного цвета.