Инородные тела глотки, пищевода, гортани, трахеи и бронхов
Кость в горле (рыбья кость)
Среди случаев инородных тел верхних дыхательных путей в практике оториноларинголога рыбьи кости встречаются наиболее часто. Пик обращаемости по поводу удаления рыбьих костей приходится на летние месяцы, когда в рационе присутствует много свеже – пойманной речной рыбы. Самара не является исключением, так как стоит на реке Волга. Удаление, проталкивание рыбьих костей проводится в домашних условиях корочкой хлеба. Чаще всего застревают мелкие, тонкие кости – ребра.
Кость застревает в верхних отделах дыхательного и пищеварительного трактов в момент проглатывания. Наиболее излюбленными местами фиксации кости в глотке являются небные миндалины, язычная миндалина, боковые валики, задние небные дужки, грушевидные синусы. Небные миндалины становятся мишенью для рыбных костей, так как в момент глотания активно сопровождают пищевой комок. Язычная миндалина страдает по тем же причинам. Ткань небных и язычной миндалин представлена лимфаденоидной тканью, которая очень рыхлая и легко нанизывается на тонкую рыбью кость.
В случае, когда кость застряла в верхних отделах глотки и находится в зоне прямой видимости, удаление рыбьей кости в такой ситуации не представляет сложности. Ситуация с фиксацией кости в нижних отделах глотки требует участие специалиста. Вынуть такую кость без помощи оториноларинголога крайне затруднительно.
Осложнение травмы глотки рыбьими костями наблюдаются редко. Выделяют такую форму ангины как травматическая, при длительном нахождении кости в ткани миндалины может развиться паратонзиллит, который закончится паратонзиллярным абсцессом. Острый фарингит, латерофарингеальный абсцесс, медиастинит, флегмона глотки, шеи, сепсис, стеноз гортани как осложнение встречается достаточно редко.
Первая врачебная помощь. При фарингоскопии следует внимательно осмотреть небные миндалины, отодвинув небные дужки, при непрямой ларингоскопии – корень языка, валлекулы языка, грушевидные карманы.
 Допускается пальцевое исследование.
Допускается пальцевое исследование.Извлекают инородное тело корнцангом или пинцетом под визуальным контролем, после этого — рекомендовать полоскать ротоглотку раствором антисептика, придерживаться щадящей диеты. При иной локализации инородных тел глотки пациента следует в срочном порядке госпитализировать в оториноларингологическое отделение.
Инородные тела глотки
 Реже инородные тела (монета, мясная кость) фиксируются в грушевидных карманах. В носоглотку инородные тела попадают из полости носа (игла), из нижних отделов глотки при рвоте. Это происходит чаще у детей и лиц пожилого возраста.
Реже инородные тела (монета, мясная кость) фиксируются в грушевидных карманах. В носоглотку инородные тела попадают из полости носа (игла), из нижних отделов глотки при рвоте. Это происходит чаще у детей и лиц пожилого возраста.Симптомы. Боль в горле при глотании с иррадиацией в ухо (колющая при рыбьей кости), дискомфорт в проекции инородного тела, иногда гиперсаливация, рвота, затрудненное глотание.
Осложнения. Кровотечение, острый фарингит, латерофарингеальный абсцесс, медиастинит, флегмона глотки, шеи, сепсис, стеноз гортани.
Первая врачебная помощь. При фарингоскопии следует внимательно осмотреть небные миндалины, отодвинув небные дужки, при непрямой ларингоскопии – корень языка, валлекулы языка, грушевидные карманы. Допускается пальцевое исследование.
Извлекают инородное тело корнцангом или пинцетом под визуальным контролем, после этого — рекомендовать полоскать ротоглотку раствором антисептика, придерживаться щадящей диеты. При иной локализации инородных тел глотки пациента следует в срочном порядке госпитализировать в оториноларингологическое отделение.
Специализированная помощь. Инородные тела язычной миндалины, валлекул корня языка и грушевидных карманов извлекают при непрямой ларингоскопии у взрослых и прямой гипофарингоскопии у детей с помощью гортанного корнцанга или щипцов. Назначают противовоспалительную терапию. Если инородное тело в глотке не обнаружено, а болевой синдром сохранен, необходимо исключить инородное тело пищевода. С этой целью проводят фиброгипофарингоскопию и эзофагоскопию
Инородные тела пищевода
Причины. Поспешная еда, отсутствие зубов, неадекватные зубные протезы, снижение глоточного рефлекса, алкогольное опьянение, рубцовое сужение пищевода. Инородные тела застревают обычно в области физиологических сужений, чаще на уровне первого грудного позвонка.
Симптомы. Начало заболевания внезапное, связано с приемом пищи. Характерны боль в горле или за грудиной с иррадиацией в спину, межлопаточную область, дисфагия, афагия, слюнотечение, общая слабость, недомогание, болезненность при пальпации шеи (слева), усиливающаяся при поколачивании по позвоночнику, возможно вынужденное положение головы.
При локализации инородного тела в области первого физиологического сужения пищевода голова наклонена вперед, вниз, пациент держит ее неподвижно, поворачивается всем туловищем. При локализации инородного тела в грудном отделе пищевода – положение больного полусогнутое («поза несущего человека»).
При непрямой ларингоскопии выявляют отечность, гиперемию слизистой оболочки в области черпалонадгортанных складок, черпаловидных хрящей, скопление слюны в грушевидном кармане (чаще левом). Возможны позывы на рвоту, кашель. Крупное инородное тело может вызвать затрудненное дыхание через гортань.
Осложнения. Перфорация пищевода, периэзофагит, медиастинит, кровотечение из магистральных сосудов.
Первая врачебная помощь.. Немедленная эвакуация в госпиталь. Запрещаются попытки протолкнуть инородное тело проглатыванием корок хлеба, использованием бужей.
Специализированную помощь оказывают оториноларингологи совместно с эндоскопистами. Для этого проводят непрямую ларингоскопию, рентгенологическое исследование шейного отдела в двух проекциях (по Г.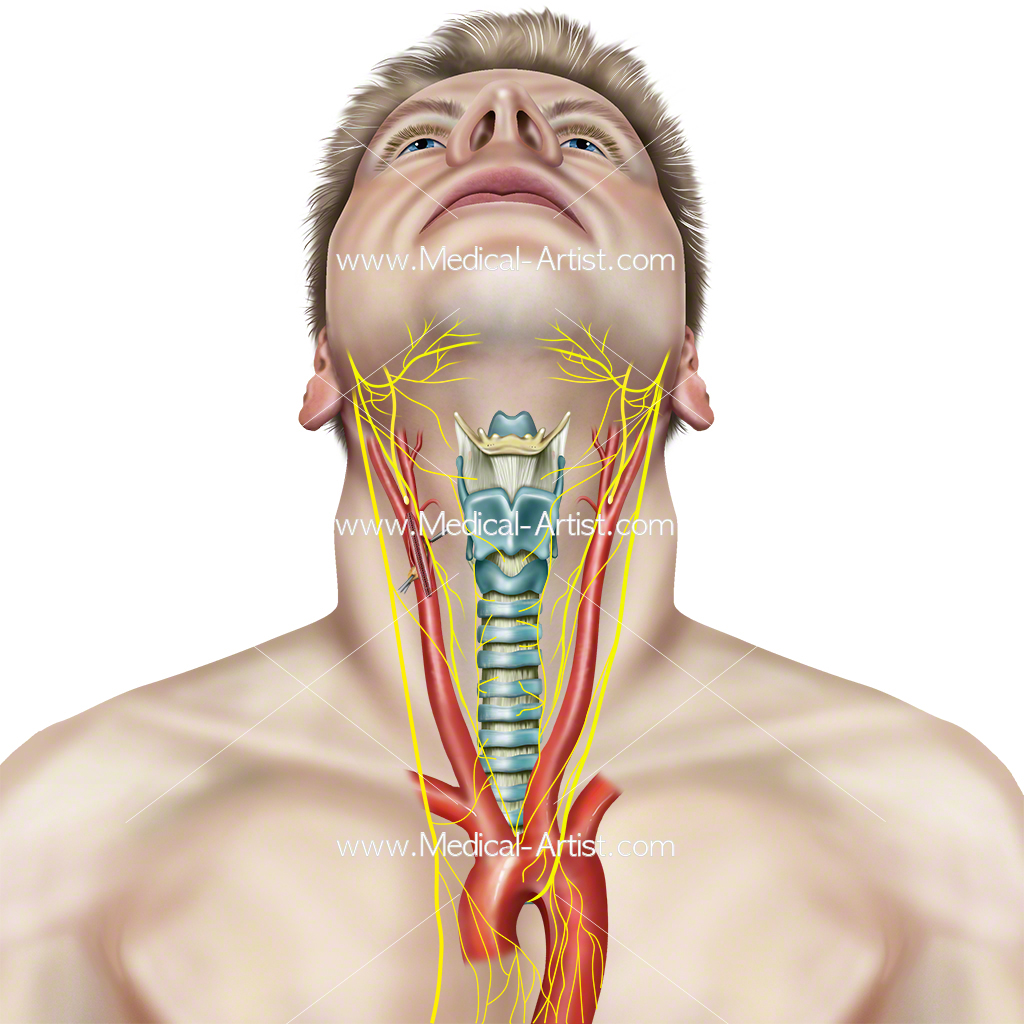 М.Земцову), позволяющее обнаружить тень инородного тела, косвенные признаки неконтрастного инородного тела пищевода или повреждения его стенок.
М.Земцову), позволяющее обнаружить тень инородного тела, косвенные признаки неконтрастного инородного тела пищевода или повреждения его стенок.
Такими симптомами являются:
- выпрямление шейного отдела позвоночника вследствие напряжения лестничных мышц;
- расширение предпозвоночного пространства;
- наличие симптома воздушной «стрелки» – скопления воздуха, вышедшего из желудка, ниже уровня инородного тела, заостренный конец «стрелки», указывающий на место расположения инородного тела;
- полосчатые просветления в предпозвоночном пространстве – признак проникновения воздуха в позадипищеводную клетчатку или развития гнилостного воспаления с образованием газа.
С диагностической и лечебной целью проводят также фиброэзофагоскопию. При невозможности извлечь ущемленное инородное тело пищевода при эзофагоскопии выполняют эзофаготомию. Назначают противовоспалительную терапию.
Инородные тела дыхательных путей
Причины. Аспирация жидкости или обтурация частицами пищи, грунта при внезапном глубоком вдохе, падении, плаче, испуге, разговоре, смехе. Этому способствует отвлечение внимания пострадавшего во время еды, привычка держать во рту посторонние предметы, снижение гортанно-глоточного рефлекса, ношение съемных зубных протезов, алкогольное опьянение, отсутствие сознания при черепно-мозговой травме, отравлении.
Этому способствует отвлечение внимания пострадавшего во время еды, привычка держать во рту посторонние предметы, снижение гортанно-глоточного рефлекса, ношение съемных зубных протезов, алкогольное опьянение, отсутствие сознания при черепно-мозговой травме, отравлении.
Чаще встречаются инородные тела бронхов (88%), реже – трахеи (8,8%) и гортани (3,2%). Клиническая картина зависит от характера, формы и уровня нахождения инородного тела в дыхательных путях.
Инородные тела гортани
Острые и тонкие металлические инородные тела (булавки, швейные иглы, рыбья кость) вначале не вызывают резкого нарушения дыхания. Возникает судорожный кашель, сопровождающийся внезапным затруднением дыхания, возможны расстройство голоса, рвота, боль в области гортани. При ларингоскопии можно обнаружить инородное тело, вонзившееся в область черпаловидного хряща, черпалонадгортанной складки.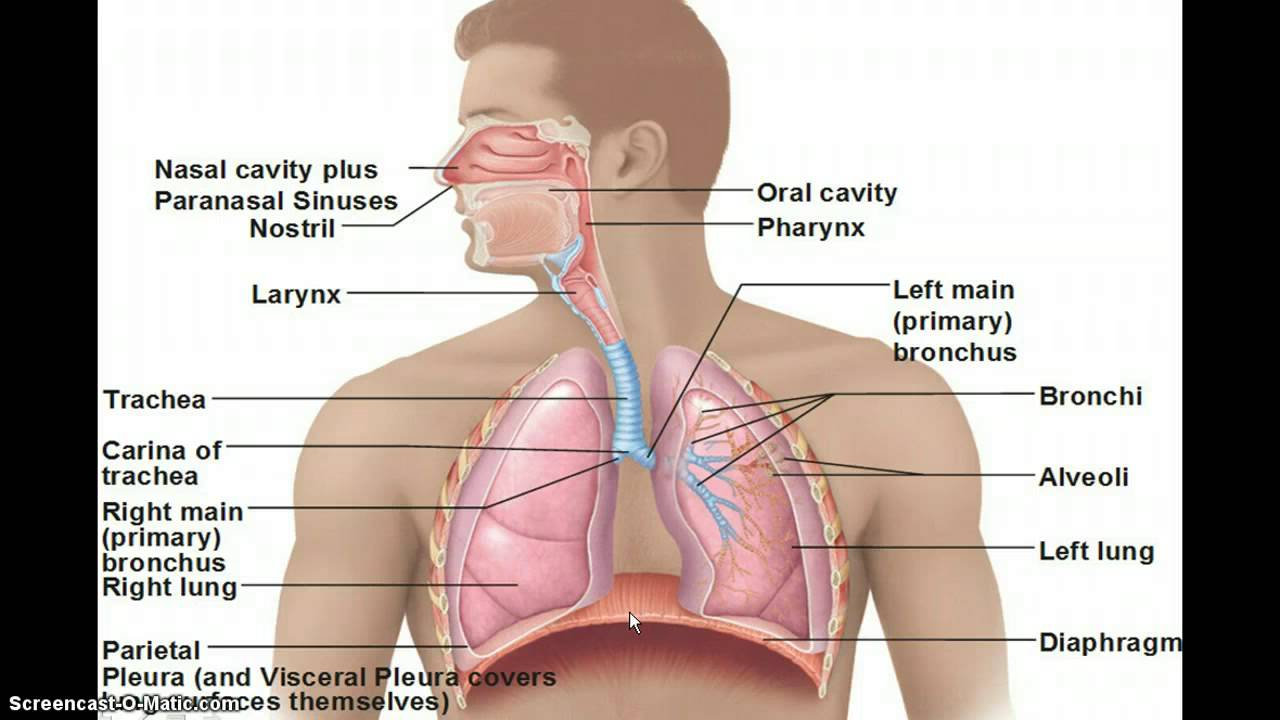 Присоединение отека слизистой оболочки вызывает нарастание инспираторной одышки.
Присоединение отека слизистой оболочки вызывает нарастание инспираторной одышки.
Осложнения. Инородное тело, обтурирующее просвет гортани, вызывает молниеносный стеноз, и без надлежащей помощи в ближайшие минуты приводит к летальному исходу. При неполной обтурации гортани посторонним предметом в ближайшие часы развивается острый стеноз гортани.
Первая врачебная помощь. При IV (терминальной) стадии стеноза гортани проводят коникотомию или крикоконикотомию, при III (декомпенсированной) стадии стеноза – срочную трахеостомию. Осуществляют введение дегидратирующих, мочегонных, антигистаминных, кортикостероидных препаратов. Пострадавшего немедленно эвакуируют в ЛОР-отделение.
Специализированная помощь заключается в безотлагательном удалении инородного тела при непрямой (у детей) или прямой фиброларингоскопии с участием эндоскописта и анестезиолога, проведении противоотечной, противовоспалительной, симптоматической терапии.
Инородные тела трахеи
Симптомы. Инородные тела (орешки, бобы, горох, арбузные семечки), увлеченные вдыхаемым воздухом, могут проходить через голосовую щель и фиксироваться на слизистой оболочке трахеи. Это приводит к приступообразному судорожному сухому кашлю, затрудненному дыханию, боли за грудиной, рвоте при приступах кашля. Обнаруживают симптомы «баллотирования» или «хлопания» постороннего предмета в трахее. Присоединение отека слизистой оболочки приводит к инспираторной одышке.
Инородные тела (орешки, бобы, горох, арбузные семечки), увлеченные вдыхаемым воздухом, могут проходить через голосовую щель и фиксироваться на слизистой оболочке трахеи. Это приводит к приступообразному судорожному сухому кашлю, затрудненному дыханию, боли за грудиной, рвоте при приступах кашля. Обнаруживают симптомы «баллотирования» или «хлопания» постороннего предмета в трахее. Присоединение отека слизистой оболочки приводит к инспираторной одышке.
Осложнения. Инородные тела, способные к набуханию (семена бобов), в сочетании с реактивным отеком слизистой оболочки трахеи могут привести к ее стенозу, особенно у маленьких детей, развитию трахеита.
Первая врачебная помощь. Назначают седативные, дегидратирующие, антигистаминные, кортикостероидные препараты, антибиотики, кислородные ингаляции. При декомпенсированном стенозе выполняют трахеостомию.
Специализированная помощь состоит в неотложном удалении инородного тела при верхней трахеоскопии под наркозом с применением миорелаксантов. При невозможности извлечь разбухшее инородное тело через голосовую щель проводят трахеостомию на бронхоскопической трубке и удаляют его через разрез в трахее. Назначают противовоспалительную, противоотечную, симптоматическую терапию.
При невозможности извлечь разбухшее инородное тело через голосовую щель проводят трахеостомию на бронхоскопической трубке и удаляют его через разрез в трахее. Назначают противовоспалительную, противоотечную, симптоматическую терапию.
Инородные тела бронхов
Симптомы. Посторонние предметы чаще попадают в правый бронх. Возможны следующие виды закупорки: полная, неполная, клапанная (вентильная). Симптомы зависят от размеров, характера поверхности инородного тела (острое, гладкое), локализации (главный, долевой, сегментарный бронхи), длительности нахождения инородного тела и реакции слизистой оболочки дыхательного тракта.
В отличие от инородных тел гортани и трахеи дыхание сохраняется относительно свободным, приступы кашля редкие и менее продолжительные. Клиника зависит от степени нарушения бронхиальной проходимости и воспалительных изменений в легочной ткани.
Физикальными методами исследования на стороне обтурации инородным телом обнаруживают усиление голосового дрожания, укорочение перкуторного звука, коробочный оттенок звука, ослабленное дыхание, сухие и влажные хрипы. При рентгенологическом исследовании выявляют плотную тень контрастного инородного тела (чаще в правом бронхе), при обтурационном ателектазе в результате полной закупорки бронха – снижение прозрачности легочного поля, высокое стояние купола диафрагмы, сужение межреберных промежутков, эмфизему другого легкого, смещение тени средостения в сторону пораженного бронха.
При рентгенологическом исследовании выявляют плотную тень контрастного инородного тела (чаще в правом бронхе), при обтурационном ателектазе в результате полной закупорки бронха – снижение прозрачности легочного поля, высокое стояние купола диафрагмы, сужение межреберных промежутков, эмфизему другого легкого, смещение тени средостения в сторону пораженного бронха.
При неполной закупорке бронха на стороне поражения отмечают ограничение подвижности купола диафрагмы, снижение прозрачности легочного поля, смещение тени средостения в пораженную сторону при вдохе (симптом Гольцкнехт-Якобсона).
При клапанной (вентильной) закупорке бронха прозрачность легкого на стороне поражения повышается (эмфизема), межреберные промежутки расширяются, купол диафрагмы опускается, ее экскурсии ограничиваются, тень средостения смещается в здоровую сторону.
Осложнения. Ателектаз, пневмония, воспалительные изменения на месте фиксации инородного тела.
Первая врачебная помощь. При подозрении на инородное тело бронха вводят антибиотики, бронхолитики, обеспечивают ингаляцию увлажненного кислорода. Пациента в экстренном порядке эвакуируют в госпиталь.
Пациента в экстренном порядке эвакуируют в госпиталь.
Специализированная помощь предусматривает тщательное обследование с участием оториноларинголога, терапевта, эндоскописта, анестезиолога, рентгенолога. Важно решить вопрос о степени экстренности удаления инородного тела и об объеме вмешательства.
В первую очередь, в ходе фибротрахеобронхоскопии под наркозом удаляют инородные тела бронхов с выраженными нарушениями дыхания. Во вторую очередь извлекают инородные тела бронхов, осложненные ателектазом или вентильным стенозом.
При невозможности удалить через голосовую щель разбухшее органическое инородное тело, крупный предмет с острыми краями, при асфиксии в связи с попаданием инородного тела в дыхательные пути, при неоднократных безуспешных попытках извлечения инородного тела путем верхней трахеобронхоскопии выполняют нижнюю трахеобронхоскопию (после предварительной трахеотомии).
При невозможности удаления инородного тела методом трахеобронхоскопии больных переводят в отделение торакальной хирургии для бронхотомии. Назначают антибиотики, бронхолитики, противовоспалительную, симптоматическую терапию.
Назначают антибиотики, бронхолитики, противовоспалительную, симптоматическую терапию.
Хирургическое лечение ларингоцеле | Диагностика и операция по удалению кисты гортани в Санкт-Петербурге
Киста – округлое тонкостенное новообразование, наполненное жидкостью. Внешне выглядит как пузырь. Относится к категории доброкачественных. Может быть врожденной и приобретенной. Не несет угрозы для жизни, но существенно снижает ее качество.
Кисты гортани могут находиться в любом ее отделе. Они не прорастают в слизистую, а растут в сторону просвета гортани и тем самым сужают его.
Причины возникновения
По происхождению большинство кист гортани – ретенционные. Причина их образования – закупорка выводных протоков желез гортани. Бывают кисты голосовых связок, они возникают из-за постоянного раздражения.
Симптомы
На начальных этапах киста гортани может никак себя не проявлять. По мере увеличения новообразования появляются симптомы – нарушение дыхательных и голосовых функций.
Признаки патологии зависят от локализации кисты:
- Киста надгортанника может вызывать чувство инородного тела в горле и дискомфорт при глотании. Нередко обнаруживается в ходе аппаратной диагностики случайно.
- Воздушная киста гортани ларингоцеле находится в слепом отростке гортанного желудочка. Бывает наружной и внутренней. При наружном ларингоцеле на боковой поверхности шеи появляется припухлость. При натуживании она увеличивается, а при надавливании исчезает. Внутреннее ларингоцеле проявляется ослаблением голоса и охриплостью, при росте – затруднением дыхания.
- Кисты голосовых связок проявляются охриплостью вплоть до полной потери голоса. Возможно ощущение инородного тела в гортани и кашель.
Общие симптомы для разных кист – спазмы гортани и нарушение глотания.
Диагностика
Диагностика кисты гортани затруднена из-за продолжительного бессимптомного периода и неспецифических признаков патологии.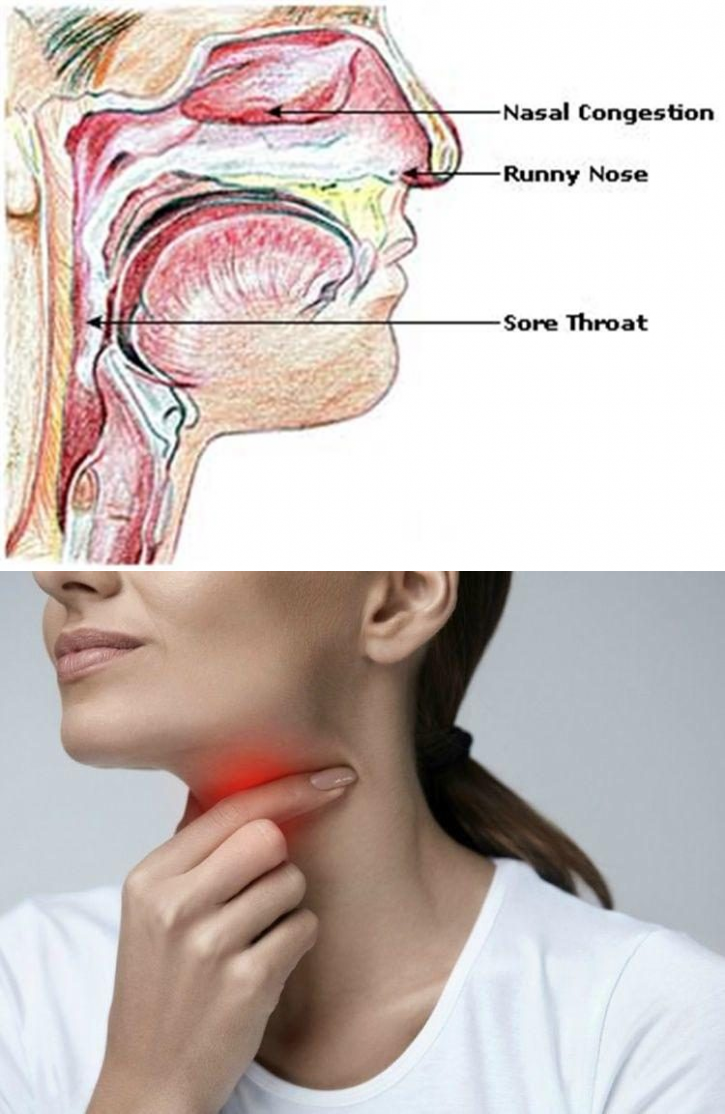 При подозрении на заболевание проводят физикальное, ультразвуковое и эндоскопическое обследование, а также компьютерную томографию.
При подозрении на заболевание проводят физикальное, ультразвуковое и эндоскопическое обследование, а также компьютерную томографию.
Если нужна дифференциальная диагностика, делают пункцию. Взятые образцы тканей отправляют на гистологическое исследование.
Методы лечения
Тактика лечения ларингоцеле зависит от размера и локализации новообразования. Маленькие кисты наблюдает лор-врач. Если выявляют их рост или осложнения – иссекают хирургическим путем. Незастарелые кисты иногда рассасываются. При крупных кистах гортани единственный вид лечения – операция. Кисты голосовых связок лечат только хирургическим путем. Проколы стенок не рекомендованы, так как в большинстве случаев вызывают рецидивы.
Хирургическое удаление кист гортани
Популярная техника хирургического удаления кисты гортани – эндоларингеальное выкусывание, когда нет необходимости удалять кисту целиком. Операцию проводят под общим наркозом. Хирург срезает верхушку пузырька, после чего остаток превращается в открытую ямку.
Специалисты нашей клиники удаляют кисты гортани микрохирургическими методами – без разрезов, эндоларенгиальным доступом (через горло). В отдельных случаях по показаниям комбинируют эндоскопические и классические методики хирургии. Облегчение наступает сразу после операции – дыхание и глотание нормализуются, голос восстанавливается.
Уточните дополнительную информацию по телефону +7 (812) 435 55 55 или заполните форму online — администратор свяжется с Вами для подтверждения записи.
«СМ-Клиника» гарантирует полную конфиденциальность Вашего обращения.
Ведущие врачи
Заварзин Борис Александрович
Оперирующий отоларинголог. Кандидат медицинских наук
Дунайский пр., 47
Зайченко Владислав Сергеевич
Оперирующий отоларинголог, заведующий ЛОР-отделением
пр.
 Ударников, 19
Ударников, 19 Луцевич Андрей Иванович
Оперирующий отоларинголог. Врач первой категории
пр. Ударников, 19
Астахов Анатолий Петрович
пр. Ударников, 19, Дунайский пр., 47
Далиев Баходир Бахтиерович
Отоларинголог
ул. Маршала Захарова, 20
Исаев Бадри Исаевич
Оперирующий отоларинголог
ул. Малая Балканская, 23
Миниахметова Регина Римовна
Отоларинголог
ул. Маршала Захарова, 20
Михайлова Екатерина Андреевна
Отоларинголог
Дунайский пр.
 , 47
, 47 Негазов Александр Александрович
Оперирующий отоларинголог
Выборгское шоссе, 17-1
Посмотреть всех
Карпущенко Максим Алексеевич
Дунайский пр., 47
Шарафиев Глеб Ильдарович
пр. Ударников, 19
Гусейнов Эдуард Гасанович
Дунайский пр., 47, ул. Малая Балканская, 23
Зайченко Сергей Сергеевич
пр. Ударников, 19
Соловьев Александр Владимирович
Выборгское шоссе, 17-1
Вязников Дмитрий Андреевич
Выборгское шоссе, 17-1
Кононенко Евгений Игоревич
Дунайский пр.
 , 47
, 47 Короткова Вера Николаевна
Выборгское шоссе, 17-1
Кучерова Марина Владимировна
Выборгское шоссе, 17-1
Нирша Лариса Васильевна
Выборгское шоссе, 17-1
Останина Юлия Викторовна
Выборгское шоссе, 17-1
Пониделко Сергей Николаевич
Дунайский пр., 47
Селенковас Ирина Петровна
Дунайский пр.
 , 47, ул. Малая Балканская, 23
, 47, ул. Малая Балканская, 23 Титрику Роуланд Эликем
ул. Маршала Захарова, 20
Хабибов Мамед Сулейманович
Выборгское шоссе, 17-1
Скрыть
Адреса
Что делать, если рыбья кость застряла в горле
Речная рыба — вкусная и полезная еда, но из-за мелких острых костей, которые так просто проглотить, она может быть очень опасной.
AdMe.ru нашел несколько вариантов действий на случай, если вы проглотили рыбью кость и она застряла в горле.
Чем это опасно?
Помимо того, что кость причиняет боль и неудобства, вокруг нее могут воспалиться ткани. Также со временем может возникнуть отек, что осложнит поиск косточки и может стать причиной удушья, особенно у детей. Поэтому лучше не тянуть с удалением кости из горла.
Поэтому лучше не тянуть с удалением кости из горла.
Чего не стоит делать:
- Не стучите по спине, по горлу, не делайте прием Геймлиха — это еще больше травмирует слизистую.
- Не пытайтесь протолкнуть косточку твердой едой или корочкой хлеба, как это иногда советуют делать — это может вогнать кость глубже в ткани или сломать ее, тогда косточку будет труднее вытащить.
Обращайтесь к врачу, если:
- Боль сложно терпеть, вы чувствуете удушье или выделяется кровь.
- Пострадавший — ребенок.
- Кость уже несколько часов не сдвигается с места.
- Вы не уверены, покинула ли кость горло.
Что делать:
- Действуйте спокойно, без паники: кость слишком маленькая, чтобы внезапно перекрыть дыхание.
- Очень осторожно покашляйте, если кость находится неглубоко, это может помочь. Если боль при этом усиливается, прекратите кашлять.
- Если у вас есть длинный пинцет (15–20 см), удалите кость им — вероятно, она находится в зоне видимости.
 Возьмите зеркальце и фонарик и осмотрите горло, а лучше попросите кого-нибудь это сделать.
Возьмите зеркальце и фонарик и осмотрите горло, а лучше попросите кого-нибудь это сделать. - Выпейте воды. Не переживайте за желудок — он быстро переварит косточку, поэтому она не причинит ему вреда.
- Проглотите что-то мягкое, что сможет захватить кость и удалить из глотки: банан, зефир, хлеб с арахисовым маслом, вареный рис, картофельное пюре. Важно, чтобы пища была хорошо смочена слюной, водой или маслом.
- Выпейте подогретое растительное масло, так косточке будет легче выскользнуть. Также масло обволакивает горло и помогает снять воспаление.
После того, как кость удалена:
- Возможно, даже после посещения врача вам будет казаться, что кость все еще на месте. Не переживайте, это временный эффект.
- Чтобы избавиться от этого ощущения, встаньте под теплый душ, это поможет смягчить горло и расслабить мышцы.
- Съешьте что-то мягкое и обволакивающее, например овсяную кашу.
- Прополощите горло любым антисептиком, чтобы ранка в горле не воспалилась.

Иллюстратор Yekaterina Ragozina специально для AdMe.ru
Рак горла и гортани — Neolife Tıp Merkezi
Рак горла и гортани
Рак горла и гортани
Рак горла и гортани – это злокачественная опухоль, которая развивается в области гортани, где находится голосовой аппарат. В большинстве случаев рак горла поражает курильщиков.
Таким образом, курение сигарет и трубочного табака, ровно как и злоупотребление алкоголем, считаются важнейшими факторами риска развития рака гортани. Чаще всего данная злокачественная опухоль возникает у мужчин. Рак гортани обычно развивается в возрасте от 50 до 70 лет. При этом пик заболеваемости приходится на 64-66 лет.
Определение «рак гортани» или «рак горла» обычно используется при злокачественной опухоли самой гортани, а также глотки (ротоглотки, носоглотки или гортаноглотки) и начальных отделов пищевода. Чаще остальных диагностируется плоскоклеточный рак гортани.
Симптомы рака гортани (горла)
Симптомы рака гортани часто являются неспецифичными и проявляются как признаки относительно безвредных заболеваний или других злокачественных опухолей. Возникновение нескольких неспецифичных симптомов еще не являются признаком рака горла и часто не позволяет врачам поставить этот диагноз.
Возникновение нескольких неспецифичных симптомов еще не являются признаком рака горла и часто не позволяет врачам поставить этот диагноз.
Тем не менее, наличие злокачественной опухоли всегда можно выявить при длительном присутствии этих симптомов, появлении новых признаков или постепенном утяжелении уже имеющихся:
- Охриплость: огрубение голоса — первый и ранний признак.
- Дискомфорт в области гортани, ощущение инородного тела или припухлости.
- Истинное новообразование в гортани (признак злокачественной опухоли).
- Боль в горле, усиливающаяся при глотании (частый симптом рака гортани). Боль может распространяться на ухо или область головы.
- Кашель, нередко с гнойной кровянистой мокротой неприятного запаха, иногда даже появление истинной крови.
- Неприятный запах изо рта.
- Затруднение глотания.
- Затруднение при дыхании (стридор гортани), ощущение нехватки воздуха.
- Различия в симптомах и признаках рака гортани у мужчин и женщин отсутствуют.
Первыми признаками рака горла обычно являются такие симптомы как: усиливающаяся охриплость, ощущение дискомфорта (что-то мешает в гортани).
диагностика и лечение в Минске
Рак гортани лечение 1, 2, 3 стадии. Симптомы, признаки, метастазы, прогноз.
Рак гортани — это тяжелое заболевание.
Среди общего числа больных злокачественными заболеваниями, рак гортани занимает восьмое место, а среди опухолей верхних дыхательных путей – первое. Число больных раком гортани в Беларуси ежегодно увеличивается на 8-10 %. В основном это заболевание встречается у людей в возрасте 40-60 лет. Мужчины в 15-20 раз чаще страдают от рака гортани.
Рак гортани: причины
Современные данные свидетельствуют о том, что злокачественные опухоли не возникают внезапно в здоровых тканях. Раку гортани всегда предшествуют изменения органа или тканей, которые обычно вызываются следующими неблагоприятными факторами (или их сочетанием):
- курение;
- злоупотребление алкоголем;
- длительное вдыхание пыльного горячего воздуха, различных газов (в том числе и выхлопных), испарений кислот, щелочей, бензин и масел;
- предопухолевые изменения тканей, длительные хронические воспаления и доброкачественные опухоли (фибромы, папилломы, кисты).
Большую роль в статистике заболеваемости раком гортани играют профессиональные вредности. Высокую канцерогенную опасность представляют газы и пыль асбесто-цементных и целюлозно-бумажных предприятий, лакокрасочной, анилиновой и алюминиевой промышленности, выхлопные газы автомашин, пары бензина и различных масел, газы при сварочных работах и многие другие.
Это подтверждает тот факт, что среди пациентов значительное количество людей рабочих профессий, которые много курят, употребляют алкоголь и подвержены воздействию профессиональных вредностей. Но все же главным фактором возникновения рака гортани является курение.
Среди больных раком гортани 94–97 % — курящие.
В табачном дыме содержится множество токсических и раздражающих веществ, частички копоти, радиоактивные вещества. Раздражая и обжигая слизистую оболочку, они вызывают и поддерживают хроническое воспаление, которое способствует возникновению новообразований.
Курящие болеют раком гортани в 20–30 раз чаще, чем некурящие. Общий риск смерти от рака, прямо связанный с курением, составляет 30,6 % (45 % — у мужчин и 21,5 % — у женщин).
Курение сигарет с фильтром не спасает от заболевания раком гортани, так как фильтр задерживает только небольшую часть вредных веществ, способствующих воспалению слизистой оболочки гортани. От курильщиков страдают и некурящие лица: «пассивное» курение в 10 раз повышает вероятность раковых заболеваний.
Рак гортани: признаки и симптомы
Признаки заболевания весьма разнообразны и зависят от формы и места роста опухоли, степени ее распространения. Начальный период заболевания характеризуется незначительными и часто скрыто протекающими симптомами.
Должны насторожить следующие симптомы:
- охриплость или другие изменения голоса;
- припухлость в области шеи;
- боль в горле и ощущение дискомфорт при глотании, першение;
- ощущение инородного тела в гортани при глотании;
- постоянный кашель;
- боль в ухе;
- потеря веса.
Локализации опухолей гортани и их клиническая картина
Стоит отметить, что клинические проявления во многом зависят от локализации опухоли.
Рак вестибулярного отдела гортани
Развитие раковых опухолей вестибулярного отдела протекает агрессивно, они быстро распространяются на окружающие органы, характеризуются повышенной способностью метастазирования (в лимфоузлы шеи).
Это связано с хорошо развитой лимфатической системой вестибулярного отдела и ее многочисленными соединениями с лимфатическими сосудами глотки.
К сожалению, это наиболее частая локализация рака гортани. В начале заболевания обычно пациент ощущает дискомфорт при глотании, который по мере роста опухоли сменяется ощущением инородного тела. С прогрессированием заболевания возникает боль при глотании, ее интенсивность постепенно нарастает.
На поздних стадиях боль отдает в уши, причиняет большие страдания больному, становится причиной ограниченного приема пищи, что приводит к резкому снижению массы тела.
Рак среднего отдела гортани
Рак среднего отдела протекает наиболее благоприятно. Бедность лимфатическими сосудами данной области объясняет редкое метастазирование опухолей данной локализации. Охриплость, возникающая даже при небольшой опухоли, заставляет человека обратиться к врачу вскоре после появления этого симптома.
Это обусловлено нарушением плотного смыкания голосовых складок вследствие механического препятствия, которым является опухоль. В дальнейшем охриплость бывает проявлением ограничением подвижности складки или ее полной неподвижности вследствие роста опухоли в голосовую мышцу и подлежащие ткани.
Характерно неуклонное нарастание этого симптома — от небольшой охриплости до полной потери голоса. В более поздний период характерно присоединение еще и затрудненного дыхания. Оно связано с ростом опухоли в просвет гортани, сужением ее просвета, а также с неподвижностью одной или обеих половин гортани.
При дальнейшем росте опухоль может распространяться на соседние отделы гортани с соответствующими клиническими проявлениями, а также может прорастать вперед в мягкие ткани шеи.
Рак подскладочного отдела гортани
Рак подскладочного отдела встречается сравнительно редко. Опухоли этой области также имеют ряд особенностей: как правило, у них эндофитная форма роста, они устойчивы к ионизирующему излучению, метастазируют преимущественно в предларингеальные и претрахеальные лимфоузлы.
Такие опухоли составляют около 2% всех опухолей гортани. Распространяясь к голосовой складке или проникая в нее, они приводят к охриплости. Довольно редко опухоль сужает просвет гортани, вызывая затруднения дыхания на вдохе.
Одним из направлений роста опухоли данной локализации является распространение на первые кольца трахеи. Значительная часть больных поступает с поражением двух или трех отделов гортани. В таких случаях наблюдается сочетание клинической симптоматики поражения различных отделов.
Диагностика рака гортани
При диагностике используются следующие процедуры: Непрямая ларингоскопия, внешний осмотр и пальпация. Фиброларингоскопия. Данный метод является одним из основных методов в диагностике рака горла. При проведении этой процедуры есть возможность осмотреть все отделы гортани в большом разрешении и без «слепых зон».
Инструмент вводится в гортань легко и безопасно, есть возможность взять биопсию для цитологического исследования. Ко всему прочему, есть возможность визуализации подскладочного отдела и выполнения высококачественной фотосъемки.
Морфологическое исследование (гистологическое, цитологическое) материала полученного при биопсии, пункции и соскобах. Компьютерная томография (КТ) гортани. Используется для оценки состояний хрящей гортани, которые нельзя увидеть при ларингоскопии. Также этот метод дает дополнительную информацию о вестибулярном отделе гортани и гортаноглотке.
Магнитно-резонансная томография (МРТ). Этот метод позволяет оценить состояние голосовых складок, подскладочного отдела, просвета гортанных желудочков, черпалонадгортанных складок, грушевидных синусов. Рентгенография легких. Используется в случае подозрения на отдаленные метастазы.
Ультразвуковое исследование печени и лимфоузлов шеи. Используется в случае подозрения на отдаленные и регионарные метастазы. При наличии увеличенных регионарных лимфоузлов — пункция их для цитологического подтверждения. Все эти методы позволяют однозначно поставить диагноз и назначить подходящее лечение.
Лечение рака горла
Лечение может быть консервативным или хирургическим, что зависит от локализации опухоли в гортани и ее величины. В настоящее время уже недостаточно просто вылечить больного. Врачи стараются сохранить гортань. Поэтому лечение обычно начинают с консервативного (лучевого или химиолучевого) лечения.
На начальных стадиях заболевания излечение консервативным методом достигается в 85–90 % случаев. При этом функции гортани не нарушаются и больные продолжают прежнюю трудовую деятельность.
В тех случаях, когда консервативное лечение оказывается недостаточно эффективным, производится хирургическое вмешательство.
Если опухоль небольшая, то удаляется только часть гортани, при этом сохраняются ее голосовая и дыхательная функции. Но если больной обращается за помощью поздно, приходится производить полное удаление гортани. В таких случаях больной после заживления раны приступает к занятиям по выработке звучного голоса.
Через 2–3 месяца таких упражнений пациент уже общается с окружающими людьми. Все больные после проведенного лечения нуждаются в ежемесячном тщательном наблюдении у специалиста в течение 5 и более лет. Это необходимо для предотвращения и своевременного лечения возможных осложнений, рецидивов или метастазов опухоли.
Во время лечения и после него больной должен получать полноценное, высококалорийное, витаминизированное питание. Не следует употреблять кислую, соленую и острую пищу, приправы, так как это усиливает сухость в глотке и способствует появлению отека. Больным нельзя курить, употреблять любые спиртные напитки, переохлаждаться, загорать, а также проводить любые тепловые процедуры в области шеи.
Категорически запрещается применять различные стимулирующие препараты (настойку алоэ, прополис, мумие и т.п.), так как они содержат в большом количестве биологические активные вещества, которые могут ускорить рост опухоли.
Профилактика рака гортани
Рак гортани, как и любое заболевание, легче предупредить, чем вылечить. Поэтому:
- откажитесь от курения и неумеренного употребления алкоголя;
- соблюдайте правила индивидуальной профилактики при работе с перечисленными ранее химическими веществами;
- своевременно лечите хронические заболевания гортани, удаляйте доброкачественные новообразования.
В заключение отметим, что при появлении длительно не проходящих охриплости и осиплости не следует месяцами заниматься самолечением или ожидать самоизлечения. Необходимо как можно раньше обратиться к врачу и не отказываться от предложенных обследований и лечения.
Что такое стоматит, какие виды бывают и как его лечить?
Стоматит принято считать детской болезнью, однако появиться он может в любом возрасте. Среди взрослых стоматиту более подвержены пожилые люди и курильщики. Также к факторам риска относится плохая гигиена полости рта и дефицит микроэлементов в организме.
Причины стоматита
Основная причина стоматита – инфекция: вирусная, бактериальная или грибковая. Но сами по себе вирусы и бактерии организму не страшны, заболевание развивается только при определенных условиях:
- повреждение слизистых: прикусывание внутренней стороны щеки, ожоги, травмы об острый край отколовшегося зуба или твердую сухую пищу и т.п. Достаточно небольшой ранки, в которую попадет инфекция, чтобы развилось заболевание;
- неудовлетворительная гигиена полости рта, твердый зубной налет;
- дефицит витаминов В, цинка, фолиевой кислоты, железа;
- курение: вызывает дисбаланс микрофлоры полости рта и постоянное негативное воздействие горячего дыма на слизистые, что со временем может привести к так называемому «стоматиту курильщика»;
- снижение слюноотделения: возникает из-за приема некоторых препаратов, обезвоживания, на фоне стресса и ряда заболеваний;
- использование зубных паст с лаурилсульфатом натрия (SLS) и слишком частая чистка зубов;
- неправильно установленные зубные протезы или их низкое качество;
- изменения гормонального фона при беременности, менопаузе, в подростковом возрасте.
В клинике «ПРОПРИКУС» в Москве лечение стоматита назначается только после тщательной диагностики и выявления причины заболевания. Это позволяет подобрать максимально эффективную терапию в зависимости от вида стоматита.
Виды стоматита: симптомы и лечение
Стоматит – это общее название для различных воспалений слизистых в полости рта: на нёбе, внутренней поверхности щек, под языком, в горле, на губах или деснах. Поэтому при стоматите симптомы и лечение обусловлены причинами заболевания и зоной поражения.
Воспаление десен (гингивит)
Проявляется в кровоточивости, отечности десен и дискомфортных ощущениях при надавливании. Сопровождается неприятным запахом из рта. Иногда приводит к подвижности зубов. При гингивите часто проводят профессиональную гигиену, а затем пародонт определяет, чем лечить стоматит во рту и укрепить десны: может назначить полоскания, порекомендовать лечебную зубную пасту и электрическую зубную щетку со специальной насадкой.
Стоматит на губе (хейлит)
Симптомы могут быть различными: «простуда» на губе, сильное шелушение, воспаление каймы губ, трещины по всей поверхности губ. Как и чем лечить стоматит на губе у взрослого, зависит от природы воспаления. Практикуется комплексный подход:
- устранение острых симптомов: при боли назначаются анестетики, при высокой температуре – жаропонижающие препараты;
- местное лечение: используются средства, снимающие воспаление и способствующие заживлению тканей;
- коррекция состояния иммунной системы.
Но прежде чем лечить стоматит на губе, необходимо определить причину появления этого заболевания, так как без ее устранения высока вероятность, что проблема в скором времени повторится. С учетом природы инфекции назначается прием медицинских препаратов (антибиотиков, противовирусных средств и др.), витаминотерапия и соблюдение щадящей диеты.
Воспаление языка (глоссит)
Признаки: отек языка, изменение цвета на бордовый или ярко-красный, появление налета, образование болезненных язвочек. Общий подход, как лечить стоматит на языке у взрослых пациентов, подразумевает два направления: снятие местных симптомов (антисептические полоскания, аппликации и пр.) и воздействие на основную причину воспаления.
Стоматит в горле
Воспаление в горле характеризуется болезненными ощущениями при глотании, головной болью; может подняться температура. Чтобы понять, как лечить стоматит в горле у взрослых, часто назначают анализы крови, исследование слюны (бакпосев), цитологические исследования мазка. Для лечения применяются антисептические спреи и полоскания, препараты, направленные на устранение возбудителя стоматита, и противовоспалительные средства.
Кроме соблюдения рекомендаций врача, при стоматите в горле желательно пить отвары трав, избегать перегрева (бань, саун, горячих ванн) и физических нагрузок.
Острый герпетический стоматит
Вызывается вирусом герпеса и протекает, как правило, с повышением температуры, рвотой и диареей; на слизистых появляются пузырьки, переходящие в язвочки, которые заживают через несколько дней. При диагнозе герпетический стоматит лечение направлено на снятие симптомов и иммунокоррекцию.
Грибковый стоматит
Стоматит, вызванный кандидозом (грибковой инфекцией), отличается появлением белого налета творожной консистенции, ощущением сухости и жжения во рту. Во время лечения кандидозного стоматита важно соблюдать гигиену: тщательно мыть руки и посуду, полоскать рот до и после еды. Диета должна состоять из теплой пищи и обильного питья, необходимо исключить копченые, соленые, острые блюда. Полость рта обрабатывается противогрибковыми и противовоспалительными средствами.
Медикаментозный стоматит
Данный вид стоматита является следствием аллергической реакции на антибиотики и другие медикаменты. Симптомы включают образование пятен, пузырей и язвочек на слизистой, сопровождающихся болезненными ощущениями и неприятным запахом изо рта.
Комплексное лечение медикаментозного стоматита состоит из нескольких этапов:
- исключение препарата, вызвавшего стоматит;
- прием антигистаминных препаратов;
- коррекция диеты;
- для заживления пораженных участков используют спреи или мази, часто с анестетиком в составе для снятия болевых ощущений.
Стадии стоматита
По клинической картине выделяют три вида стоматита.
Катаральный стоматит
Самый распространенный вид стоматита, причиной которого является недостаточная гигиена полости рта, зубной камень и стоматологические заболевания. Слизистые оболочки воспаляются, краснеют и отекают, но язвы и глубокие дефекты отсутствуют. Сопровождается неприятным запахом изо рта, повышенным слюноотделением, сухостью и болезненностью слизистых.
При катаральном стоматите во рту у взрослых лечение первым делом направлено на снятие воспаления, для чего используются антисептические растворы, полоскания, пастилки и пр. Требуется соблюдение щадящей диеты во избежание дальнейшего травмирования слизистых.
После устранения симптомов стоматита можно лечить зубы и провести профессиональную гигиену, чтобы избавиться от зубного камня и предупредить возникновение стоматита в будущем.
Язвенный стоматит
Как правило, это следующая стадия катарального стоматита. Запах изо рта усиливается, появляются язвочки с серым налетом, прием пищи сопровождается болевыми ощущениями. В некоторых случаях повышается температура и увеличиваются лимфоузлы.
На этой стадии только врач решает, чем лечить сильный стоматит и какая комбинация препаратов подойдет в данном случае: обычно сочетают обезболивающие, антигистаминные, витаминные, заживляющие средства с приемом антибиотиков и обработкой высыпаний.
Афтозный стоматит
На этой стадии постепенно образуются афты – округлые или овальные эрозивные поверхности 3-5 мм в диаметре с красной каемкой и серо-желтым налетом. Афты могут быть единичными высыпаниями или массово покрывать внутреннюю сторону щек и губ, боковые части языка, нёбо. Методы, как лечить стоматит на небе у взрослых, зависят от тяжести стадии и причины заболевания.
Диагностика на первом месте
Как видите, у стоматита может быть множество причин, и выбор метода лечения во многом зависит от вида заболевания. В данной статье намеренно не указаны названия препаратов во избежание самолечения, ведь оно может быть не только бесполезным, но и усугубить состояние организма. Только точная диагностика позволит сказать, чем лечить стоматит у взрослых в каждом конкретном случае. Запишитесь на консультацию к специалисту!
Боль в горле: причины — причины, диагностика и лечение
Боль в горле, как правило, ассоциируется с простудой, но она может появляться и при заболеваниях других органов, а не только верхних дыхательных путей. Давайте подробнее остановимся на каждой группе причин возникновения боли в горле.
Инфекционные заболевания
В большинстве случаев ответственными за боль в горле являются инфекционные заболевания носоглотки. Чаще всего они имеют вирусную природу: ОРВИ, грипп, инфекционный мононуклеоз корь, ветряная оспа и другие. Менее широко распространены бактериальные инфекции, в первую очередь, эт ангина, вызываемая β-гемолитическим стрептококком группы А, а также скарлатина и дифтерия. Редко наблюдаются ангины, причиной которых является поражение микоплазмами, хламидиями, гонококком, туберкулезной палочкой или возбудителем сифилиса – бледной спирохетой.
Еще одно редко встречающееся, но серьезное заболевание, сопровождающееся болью в горле, — эпиглотит. Эпиглотитом называется воспаление надгортанника и окружающих тканей, которое может привести к нарушению проходимости дыхательных путей. Причина его – поражение бактерией Haemophilus influenzaeтипа В. Болеют этим заболеванием, в основном, дети 2–4 лет. Проведение вакцинации, начиная с 1985 года, значительно сократило распространенность эпиглотита.
Также нечасто причиной боли в горле является поражение слизистой полости рта грибами: дрожжеподобными – рода Candida (кандидоз), плесневыми – родов Aspergillus и Penicillium. Микозы глотки проявляются в виде легко отделяемых от слизистой оболочки пленок творожистого вида. Их возникновение может спровоцировать лечение антибиотиками, цитостатиками и кортикостероидами. Они также развиваются на фоне таких заболеваний, как сахарный диабет, болезни крови и желудочно-кишечного тракта, вследствие авитаминоза. Кандидоз полости рта, глотки и пищевода отмечается более чем у 90% больных СПИД.
Причиной болей в горле, сопровождающихся першением и кашлем, у детей может быть следствием стекания отделяемого из носоглотки при синуситах или аденоидите.
Аллергия
Аллергия на шерсть домашних животных, плесень и пыльцу, бытовую пыль и другие аллергены может проявляться не только краснотой, отеком лица и насморком, но и болью в горле.
Затруднение носового дыхания
Проблемы с дыханием через нос могут быть связаны с гиперплазей носовых раковин, искривлением носовой перегородки или другими состояниями. Они вынуждают человека дышать ртом, что приводит к тому, что слизистая оболочка полости рта и глотки становится недостаточно увлажненной, и возникают сухость и боль в горле. Ротовое дыхание ночью нередко является причиной храпа, который провоцирует повреждение слизистой оболочки глотки и возникновение боли при глотании.Ощущение сухости и першения в горле, особенно утром, может быть связано с чрезмерной сухостью воздуха в помещении, это наиболее часто происходит зимой, когда работает центральное отопление.
Загрязнение воздуха и курение
Загрязненный воздух на улице может стать причиной постоянного раздражения верхних дыхательных путей, но гораздо более опасным является табачный дым. Причем пассивное курение более опасно для верхних дыхательных путей, чем активное. Так называемое бездымное курение (жевательные и нюхательные формы табака), алкоголь или острая пища также могут раздражать горло и быть причиной болей.
Заболевания зубов и полости рта
Боль в горле могут вызывать заболевания зубов и окружающих их тканей: пародонтит, патология прорезывания зубов, гальванический синдром (образование гальванического электрического тока в полости рта из-за наличия протезов и коронок из сплавов разных металлов, которые подвергаются воздействию слюны, играющей роль электролита).
Афтозный стоматит– воспалительный процесс слизистой оболочки полости рта, приводящий к нарушению ее поверхностного слоя и образованию афт (эрозий). Эти эрозии являются болезненными, сопровождаются жжением во рту и могут быть причиной боли в горле. Афтозный стоматит, по общепринятой в настоящее время теории, — это следствие нарушений в работе иммунной системы, которые приводят к ошибочному распознаванию белков, входящих в состав слюны, как чужеродных.
Особенности анатомического строения
Редко встречаются односторонние боли в горле, причиной которых становится длинный шиловидный отросток. Этот отросток берет начало в области барабанной части височной кости, у детей он состоит из хрящевой ткани, но с возрастом происходит его окостенение. Если этот процесс задерживается (наблюдается примерно в 4% случаев), то хрящевая ткань удлиняется и при последующем окостенении образует гигантский шиловидный отросток. Если он достигает нижнего полюса небной миндалины или небного нервного сплетения, то это проявляется болями в горле, если раздражает языкоглоточный нерв – боли отдают в ухо. Симптомы появляются в возрасте после 30–40 лет.
Мышечное напряжение
Чрезмерное напряжение мышц горла, так же как мышц рук или ног может привести к появлению болезненных ощущений. Боль в горле после выступления на концерте, после произнесения длинной речи с трибуны или вследствие излишне громкой голосовой поддержки любимой команды на спортивных соревнованиях – это результат перенапряжения мышц горла.
Опухоли
Опухоли горла, языка или голосового аппарата, щитовидной железы могут длительно не проявляться симптомами, в других случаях достаточно рано возникают охриплость голоса, затруднение глотания и боль в горле.
Инородное тело
Наличие инородного тела в горле сопровождается острой колющей или режущей болью при глотании, которая впервые возникает во время еды. Чаще всего таким инородным телом является рыбная кость или осколок мясной кости.
Не инфекционные системные заболевания
Желудочно-пищеводный рефлюкс – это заброс кислого содержимого желудка в пищевод. Он наблюдается при гастроэзофагеальной рефлюксной болезни, грыже пищеводного отверстия пищевода. Заброс кислого содержимого желудка может приводить к раздражению не только пищевода, но и горла, вызывая болезненные ощущения. Боли, часто сопровождаемые ощущением комка в горле, могут быть следствием хронического эзофагита, варикозного расширения вен пищевода, дивертикулов пищевода, гастрита, холецистита, язвенной болезни желудка.
У больных диабетом первым проявлением гипергликемии (повышенного уровня сахара крови) может стать жажда и сухость во рту, которые приводят к катаральным изменениям в горле. Такие же жалобы нередки у страдающих синдромом Иценко-Кушинга (избыточная продукция гормонов коры надпочечников). Сухость во рту, нарушение глотания, боли в горле часто отмечаются у больных гипотиреозом.
Заболевания позвоночника, особенно шейного отдела, могут вызвать болевые ощущения в горле. Невралгия языкоглоточного нерва также является причиной таких болей.
Дефицит витаминов и минералов
Недостаточность витамина А приводит к сухости во рту и формированию эрозий на слизистых, в том числе в полости рта, хейлиту. Дефицит витамина В2 проявляется дерматитом, хейлитом, а также глосситом, который проявляется жжением и болью во рту при разговоре и приеме пищи, а гиповитаминоз витамина С – болевым синдромом, геморрагическими и язвенно-некротическими процессами в полости рта, подвижностью и выпадением зубов. На фоне В12-дефицитной анемии может развиться глоссит Меллера–Гунтера (ярко-красный язык со сглаженными сосочками) и атрофия слизистой оболочки глотки. Недостаточное содержание в организме железа – причина возникновения синдрома Пламмера-Винсона, который характеризуется глосситом, нарушениями глотания. Все эти состояния приводят к возникновению болей в горле.
Источники
- Fernandes DE., Riguetti MTP., Mastroianni Kirsztajn G. Face Mask Use During the COVID-19 Outbreak: How Did Educated Brazilians Behave? // Am J Health Promot — 2021 — Vol — NNULL — p.8901171211011352; PMID:33902343
- Wang C., López-Núñez MI., Pan R., Wan X., Tan Y., Xu L., Choo F., Ho R., Ho C., Aparicio García ME. The Impact of 2019 Coronavirus Disease (COVID-19) Pandemic on Physical and Mental Health: A Comparison between China and Spain. // JMIR Form Res — 2021 — Vol — NNULL — p.; PMID:33900933
- Hernández AF., Calina D., Poulas K., Docea AO., Tsatsakis AM. Safety of COVID-19 vaccines administered in the EU: Should we be concerned? // Toxicol Rep — 2021 — Vol8 — NNULL — p.871-879; PMID:33898273
- Tsuchiya T., Sano A., Kaneko M., Mizutani S., Fukuda T. Bronchial Foreign Body Aspiration due to Polycarbophil Calcium. // Intern Med — 2021 — Vol — NNULL — p.; PMID:33896866
- Zhang XR., Qiao YJ., Zhu HT., Kong QH., Wang D., Yang CR., Zhang YJ. Multiple in vitro biological effects of phenolic compounds from Terminalia chebula var. tomentella. // J Ethnopharmacol — 2021 — Vol — NNULL — p.114135; PMID:33892063
- Hermel M., Jones D., Olson C., Sherman M., Srivastava A. Vasoactive intestinal peptide producing pheochromocytoma and intracardiac thrombosis. // Rare Tumors — 2021 — Vol13 — NNULL — p.20363613211007792; PMID:33889374
- Justo AFO., Bueno MS., Barbosa GR., Perosa AH., Carvalho JM., Bellei N. Comparison of viral load between saliva and nasopharyngeal swabs for SARS-CoV2: the role of days of symptoms onset on diagnosis. // Mem Inst Oswaldo Cruz — 2021 — Vol116 — NNULL — p.e210018; PMID:33886872
- Wang G., Qi Y., Wu L., Jiang G. Comparative Efficacy of 6 Topical Pharmacological Agents for Preventive Interventions of Postoperative Sore Throat After Tracheal Intubation: A Systematic Review and Network Meta-analysis. // Anesth Analg — 2021 — Vol — NNULL — p.; PMID:33886521
- De A., Anekwe CV., Kattan M., Yao Y., Jin Z., Brittenham GM., Lee MT. Validation of a Questionnaire to Identify Respiratory Tract Infections in Children With Sickle Cell Disease. // J Pediatr Hematol Oncol — 2021 — Vol — NNULL — p.; PMID:33885042
- Tarifi A., Al Shdaifat AA., Al-Shudifat AM., Azab M., Ismail J., Bashir R., Amro A., Altarifi A., Khader Y. Clinical, SinoNasal, and Long-Term Smell and Taste Outcomes in Mildly Symptomatic COVID-19 Patients. // Int J Clin Pract — 2021 — Vol — NNULL — p.e14260; PMID:33884722
Симптомы и способы их устранения
Проглатывание рыбьей кости — обычное явление, особенно для людей, которые едят много рыбы. Хотя рыбьи кости часто бывают маленькими, необычной формы и острыми, кость обычно проходит через пищеварительный тракт без каких-либо проблем. Однако у некоторых людей в горле может застрять рыбья кость.
В этом случае ложная кость может вызвать дискомфорт и панику, хотя обычно это не вызывает болезненных ощущений. Из-за того, что это явление является обычным явлением, существует множество общепринятых методов, которые могут помочь удалить рыбную кость из горла.
Продолжайте читать, чтобы узнать больше о том, каково это чувствовать, как удалить кость и когда обратиться к врачу.
Человек может почувствовать рыбную кость, как только она застрянет. Причина любого дискомфорта также может быть очевидна сразу.
Помимо общего дискомфорта, есть несколько других возможных симптомов застревания кости в горле, в том числе:
- кашель
- покалывание или покалывание в горле
- боль при глотании
- затруднение при глотании
- a ощущение полноты у основания шеи
- острая боль в месте соприкосновения костей с горлом
- срыгивание крови
Если человек считает, что у него в горле застряла рыбья кость, которую он не может удалить, ему следует как можно скорее обратитесь к врачу или поставщику медицинских услуг.
Большинство рыбных костей очень острые. Они могут порезаться или вызвать ссадину на горле по пути вниз, даже если не застрянут. В этих случаях может казаться, что кость застряла в горле, хотя на самом деле она уже прошла через пищевод по направлению к желудку.
Однако, если человек хлюпает кровью, может подтвердить, что кость повредилась или у него проблемы с дыханием, ему следует немедленно обратиться к своему врачу или в отделение неотложной помощи. Им не следует ложиться спать, если они подозревают, что у них в горле застряла кость.
Возможные осложнения застревания рыбьей кости в горле включают:
- невозможность проглотить пищу
- кровотечение
- прокол пищевода
- инфекция
- боль в груди
- абсцесс
Существует несколько возможных методов: Человек может попробовать дома, что может помочь удалить рыбную кость без медицинского вмешательства. Однако каждый человек индивидуален, и результаты могут отличаться.
Чтобы попробовать некоторые методы удаления рыбьей кости в домашних условиях:
- Сильный кашель.
- Выпейте немного уксуса, чтобы кислота разрушила кость.
- Сода питьевая. Газы, которые он производит в желудке, могут помочь сломать кость.
- Выпейте 1 столовую ложку оливкового масла, чтобы смазать и освободить кости.
- Проглотите большой кусок банана. Это может прилипнуть к кости и сместить ее.
- Откусите большой кусок хлеба и арахисового масла. Это может помочь ослабить кость.
- Замочите хлеб в воде на несколько секунд, затем проглотите большой кусок.Груз мог сместить кость.
- Частично пожуйте большой зефир и проглотите его целиком. Липкость может помочь отделить кость от горла.
Узнайте больше о том, что делать, если у кого-то застряла еда в горле.
Если рыбья кость осталась застрявшей, человеку следует обратиться за медицинской помощью.
Если различные попытки удалить рыбью кость не дали результата, человеку следует обратиться к врачу или поставщику медицинских услуг.
Если кость застряла в пищеводе, это может привести к некоторым осложнениям, включая разрыв пищевода.В редких случаях эти осложнения могут быть опасными для жизни.
Если человек испытывает что-либо из следующего, ему следует немедленно обратиться за медицинской помощью:
- боль в груди
- опухоль или синяк
- больше не может есть и пить
- слюнотечение
Врач часто может удалить кость быстро. В некоторых случаях они могут обратиться к эндоскопии, чтобы найти кость и удалить ее. Во время эндоскопии врач осматривает горло с помощью длинной тонкой трубки с камерой на одном конце.
В более редких случаях врачу, возможно, придется использовать рентгеновский снимок, чтобы определить местонахождение кости. Например, в исследовании 2003 года описывается женщина, проглотившая рыбную кость, которая попала в одну из мышц в области шеи.
Во всем мире есть несколько видов рыб, содержащих мелкие кости. Они с большей вероятностью застрянут в горле. Вот несколько примеров:
- горбыль
- палтус
- морской окунь
- минтай
- скумбрия
- камбала
То, как человек готовит рыбу, также может повлиять на вероятность застревания кости в горле.В исследовании, проведенном в 2015 году с участием людей с проблемами, связанными с употреблением в пищу рыбных костей, тушеного мяса и запеченной рыбы, в большинстве случаев кости застревали в горле.
Случайного проглатывания рыбьей кости можно избежать. Если человек удалит кости перед приготовлением, это поможет снизить риск. Однако, поскольку многие кости крошечные, найти и удалить их все может быть сложно.
Еще один совет по профилактике — есть только филе рыбы. Однако следует помнить, что идеального метода удаления костей нет, поэтому рыбное филе может содержать кости.
Некоторые люди подвержены более высокому риску подавиться пищей. К ним относятся:
- маленьких детей
- пожилых людей
- людей с зубными протезами
- людей с неврологическими заболеваниями, такими как церебральный паралич
- людей с мышечными заболеваниями, такими как мышечная дистрофия
- человек, которые едят много и сразу
- человек, которые есть очень быстро
Если человек ест рыбу в рамках своего обычного рациона, он рискует застрять в горле костью.
Есть много методов, которые можно попробовать дома, чтобы выбить рыбную кость. В некоторых случаях кость может со временем сместиться.
Однако, если симптомы ухудшаются, человек должен поговорить с врачом.
Globus pharyngeus: Что это за ощущение?
Постоянное ощущение, что что-то застряло в горле, называется globus pharyngeus, или ощущением глобуса.
Globus pharyngeus не мешает глотанию или дыханию, но может сильно раздражать.Это также может привести к серьезному беспокойству о здоровье, поскольку люди с этим ощущением могут беспокоиться, что они задохнутся или вот-вот задохнутся.
В этой статье мы рассмотрим это ощущение, его причины и когда люди должны обратиться к врачу по этому поводу.
Поделиться на Pinterest Globus pharyngeus — это ощущение невозможности удалить комок из горла. Это может не быть связано с каким-либо фактическим препятствием.Globus pharyngeus вызывает ощущение частичной закупорки горла. Люди, испытывающие это чувство, часто ссылаются на комок в горле.Некоторые другие описывают это ощущение как царапающее, пульсирующее, напряжение или ощущение, будто у них в горле застряла таблетка.
Ощущение не болезненное, но может раздражать. Фундаментальное различие между globus pharyngeus и другими проблемами горла состоит в том, что в горле не возникает никакого комка, когда человек испытывает ощущение шара.
Ощущение шара отличается от дисфагии, при которой затруднено глотание. Однако некоторые люди с глоточным шаром могут сообщать о затруднении глотания или беспокоиться о том, что глотание вызовет удушье.
Большинство людей с globus pharyngeus обнаруживают, что симптомы временно улучшаются после употребления алкоголя, а иногда и после еды.
Тревожные и психологические симптомы могут вызывать глоточный шар. Это состояние когда-то называлось истерическим глобусом, и врачи еще со времен Гиппократа предполагали, что люди, испытавшие этот симптом, были «истеричными».
Врачи теперь знают, что ощущение шара может иметь как психологические, так и физические причины, и что люди не симулируют свои симптомы — даже если нет физической причины.
Поделиться в PinterestОбычной причиной ощущения шара является беспокойство, стресс или психологические расстройства. Симптомом беспокойства является частое глотание.Врач может диагностировать глоточный шар после того, как он не обнаружит никаких признаков уплотнения или другого предмета, застрявшего в горле человека. Во многих случаях врач не может найти явную причину ощущения. Часто глоточный шар возникает из-за незначительного воспаления в горле или задней части рта.
Мышцы горла и слизистые оболочки могут ощущаться напряженными, когда горло сухо, вызывая ощущение, что что-то застряло в горле.Лекарства и некоторые заболевания могут вызвать сухость в горле.
Одной из наиболее частых причин сухости в горле является частое глотание из-за беспокойства. Поскольку некоторые люди реагируют на ощущение шара более частым глотанием, беспокойство по поводу ощущения шара может усугубить симптомы.
Другие потенциальные причины этого воспаления включают:
- Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) : ГЭРБ — это форма кислотного рефлюкса, при которой содержимое желудка возвращается по пищевому тракту, а иногда и в горло.Воспаление от кислоты может вызвать глоточный шар. ГЭРБ также может вызывать мышечные спазмы, которые вызывают ощущение попадания предмета в горло.
- Психологические проблемы со здоровьем или изменения настроения : У некоторых людей тревожные расстройства и депрессия вызывают ощущение шара. У других может возникнуть временный ком в горле при определенном настроении.
- Заболевания скелетных мышц : Люди с определенными заболеваниями скелетных мышц, такими как миастения и миотония, могут испытывать проблемы в мышцах горла, которые вызывают ощущение шара.
- Эозинофильный эзофагит : это хроническое воспаление в пищевом тракте, обычно вызванное аллергией.
- Дивертикул Ценкера : Это воздушный шар ткани в стенке глотки.
ГЭРБ и тревожность, безусловно, являются наиболее частыми причинами возникновения globus pharyngeus. Редко комок в горле возникает из-за разрастания или поражения в горле. Эти новообразования, которые часто являются доброкачественными, включают:
- большую или опухшую щитовидную железу
- кисту или другое доброкачественное образование
- злокачественное образование
- поражение слизистой оболочки
Поражения слизистой оболочки могут быть вызваны травмой, например, глотанием большой предмет или из-за язв на задней стенке глотки.
Связанное с этим состояние, дисфагия, вызывает затруднение глотания. Люди с дисфагией могут ощущать комок в горле, но большинство из тех, кто испытывает глоточный шар, не страдают дисфагией.
Одинофагия, термин, обозначающий болезненное глотание, также может вызывать затруднения при глотании. Люди с глоточным шаром не сообщают о боли при глотании.
Иногда люди, которые задыхаются или проглатывают большие предметы, задерживают их часть в горле; или иногда большой предмет может поцарапать часть горла.В любом случае люди могут испытывать чувство переполнения в задней части горла.
Предметы, застрявшие в горле после удушья, могут двигаться и затруднять дыхание, поэтому людям, у которых после удушья возникает глоточный шар, следует немедленно обратиться за медицинской помощью.
Globus pharyngeus — распространенный медицинский симптом, на который приходится значительная часть симптомов, о которых сообщается специалисту по уху, носу и горлу (ЛОР).
По одной оценке, около 4 процентов людей, обращающихся за помощью в ЛОР-клинику, имеют симптомы глобуса.Целых 78 процентов тех, кто обращается за помощью в клиники, не относящиеся к ЛОР, также могут иметь глоточный шар.
Ощущение, что в теле имеется большая масса, может пугать, и люди с ощущением глобуса могут с большей вероятностью обратиться за неотложной медицинской помощью, чем те, у кого есть другие симптомы. В подавляющем большинстве случаев причина несерьезна, и все, что нужно, — это успокоить.
Поделиться на Pinterest В большинстве случаев globus pharyngeus может исчезнуть самостоятельно. Однако, если ощущения сопровождаются болью или серьезными симптомами, следует обратиться за медицинской помощью.Если только globus pharyngeus не следует за удушьем, можно безопасно подождать, чтобы увидеть, исчезнет ли ощущение само по себе.
Людям, у которых ранее был глоточный шар и которые обращались за лечением, не нужно обращаться к врачу, если только симптомы не ухудшаются, значительно отличаются или болезненны.
Люди должны обратиться к врачу по поводу ощущения шара, когда оно сопровождается:
- болью в горле или шее
- потерей веса
- внезапными симптомами после 50 лет
- рвотой
- затруднением глотания
- болью во время глотание
- удушье при глотании
- мышечная слабость в горле или в других частях тела
- Масса, которую можно увидеть или почувствовать на шее или горле или вокруг них
- симптомы, которые постепенно ухудшаются
- симптомы, которые сигнализируют об инфекции или другие серьезные проблемы со здоровьем, такие как лихорадка или увеличение лимфатических узлов
Не существует специальных лекарств или изменений образа жизни для лечения глоточного шара.Кроме того, люди, которые ранее испытывали глоточный шар, могут испытать его снова, особенно во время стресса.
Когда ощущение шара вызвано другим заболеванием, лечение этого состояния может удалить глоточный шар. Например, антациды и средства, связанные с образом жизни, могут помочь при глоточном шаре, связанном с ГЭРБ.
Отчет о редком случае и обзор
Natl J Maxillofac Surg. 2015 июль-декабрь; 6 (2): 247–251.
Вирендра Сингх
Отделение оральной и челюстно-лицевой хирургии, PGIDS, Рохтак, Харьяна, Индия
Канну Прия
Отделение оральной и челюстно-лицевой хирургии, PGIDS, Рохтак, Харьяна, Индия
Амриш Челюстно-лицевая хирургия, PGIDS, Рохтак, Харьяна, Индия
Шрути Кирти
Отделение челюстно-лицевой хирургии, PGIDS, Рохтак, Харьяна, Индия
Манджу Тхепра
Отделение оральной и челюстно-лицевой хирургии, Хирургия челюстно-лицевой области, Индия
Отделение челюстно-лицевой хирургии, PGIDS, Рохтак, Харьяна, Индия
Адрес для корреспонденции: Dr.Канну Прия, отделение хирургии полости рта, PGIDS, Рохтак, Харьяна, Индия. Электронная почта: moc.liamg@0ayirpunnak Авторские права: © Национальный журнал челюстно-лицевой хирургии, 2015 г.Это статья в открытом доступе, распространяемая в соответствии с условиями лицензии Creative Commons Attribution-NonCommercial-ShareAlike 3.0, которая позволяет другим редактировать, настраивать и создавать на произведение в некоммерческих целях при условии, что автор указан и новые произведения лицензируются на идентичных условиях.
Abstract
Болезненные состояния необъяснимого происхождения представляют собой сложную задачу для врача как с точки зрения диагностики, так и с точки зрения лечения.Это может быть связано с наложением симптоматики; более того, неспецифические субъективные данные подталкивают диагностический процесс в более сложном направлении. Основная лазейка в их ведении заключается в сложности постановки правильного диагноза. Щелчки подъязычной кости — чрезвычайно редкая аномалия подъязычной кости, вызывающая болезненные щелчки в горле. Здесь мы сообщаем о случае молодого пациента с болью и щелканьем в горле, которые усиливались при глотании. После серии обследований был диагностирован щелчок подъязычной кости, и было успешно проведено хирургическое лечение.Цель этой статьи — не только повысить осведомленность о заболевании, чтобы подтвердить его существование, но и продемонстрировать значительную полезность хирургического лечения.
Ключевые слова: Щелчки, рог, подъязычная, боль, глотание
ВВЕДЕНИЕ
Болезненные щелчки в горле — редкое явление, с которым можно столкнуться в клинических условиях. Его диагноз эквивалентен решению головоломки и в первую очередь основан на критериях исключения. Щелчок подъязычной кости — это патологическое состояние подъязычной кости, которое характеризуется увеличением большого рога подъязычной кости.Эти увеличенные рога ударяют о шейные позвонки. Это столкновение шейных позвонков вызывает межкостное трение. Это трение между двумя костями вызывает боль и звук щелчка, который ощущает пациент. Боль и щелчки обычно усиливаются при глотании, а также при движениях шеи. Аномальное увеличение может быть следствием травмы.
Ощущение щелчка и боль при глотании — это неприятное состояние, которое требует физиологических и психологических ориентиров.Это диктует необходимость точной диагностики и правильного лечения состояния. В литературе описаны различные методы лечения. К ним относятся консервативный и хирургический подходы. Здесь мы сообщаем о случае молодой женщины, которая обратилась за лечением с подозрением на какое-то раковое поражение, вызывающее боль и щелчки в горле. Из-за давней истории проблемы у пациентки началась потеря интереса к окружающей среде и нарушения сна, что привело к старческой и уединенной жизни.Пациенту поставлен диагноз — щелчок подъязычной кости. Пациенту удалось провести хирургическое вмешательство с резекцией большого рога подъязычной кости. Цель этого описания случая — обсудить этиологию, клиническую картину, варианты лечения и подтвердить существование необычной аномалии «щелчок подъязычной кости» при дифференциальной диагностике хронической боли в челюстно-лицевой области.
СЛУЧАЙ ИЗ ПРАКТИКИ
Женщина в возрасте 35 лет обратилась в наше отделение с 1-летней историей щелчка в горле при глотании [Рисунки и].Это было связано с болью, но без затруднений при глотании. Она отрицала какие-либо травмы в прошлом. У нее не было респираторных симптомов или стеснения челюстей. Принимая во внимание симптоматику пациента; Предполагалось, что это случай сиалолита слюнной железы. При сиалографии и ультразвуковом исследовании таких результатов не было.
Внеротовая фотография, вид спереди
Внеротовая фотография, вид снизу
При клиническом осмотре триггерная точка пальпировалась на передне-нижней стороне жевательной мышцы.У пациента было связанное с этим нарушение сна и потеря интереса к окружающему. Индекс депрессии Бека использовался для оценки депрессии, связанной с болью. У пациента обнаружена депрессия средней степени тяжести. Ей сделали инъекцию в триггерную точку с 0,5 мл 0,5% раствора бупивакаина. Однако облегчения пациенту не было. Для облегчения депрессии, связанной с болью, применяли трициклический амитриптилин антидепрессант 75 мг в течение 3 недель. Пациент не почувствовал облегчения боли и щелчков. При дальнейшем осмотре горла была проведена компьютерная томография [] большой рог подъязычной кости был обнаружен большого размера с аномально длинным большим рогом.Во время глотания раздался значительный щелчок, когда большие рога задели, захватили и соскользнули назад по позвоночнику. Впоследствии был поставлен диагноз «щелчок подъязычной кости».
Пациенту объяснили диагноз и предложили варианты консервативного и хирургического лечения. Однако пациентка выбрала консервативный. Чтобы начать консервативное лечение, пальпировали подъязычную кость пальцем по рекомендации Брауна. Пациенту делали локальные инъекции лигнокаина и стероидов еженедельно в течение 1 месяца на кончике пораженного рога.Однако пациент не сообщил об облегчении. После этого пациенту была запланирована хирургическая резекция большого рога под общей анестезией. От пациента было получено информированное письменное согласие на операцию.
Сделан разрез Макфи на верхней конечности. Кожа, подкожная клетчатка, платизма иссечены. Произведено тупое рассечение через глубокую шейную фасцию. Средний глоточный констриктор был тупо отсечен от большого рога, чтобы обнажить его []. После экспонирования был резецирован большой рог от места его соединения с телом [].Было выполнено послойное закрытие. Пациент наблюдался без осложнений, с полным исчезновением щелчков и боли [].
Резецированный большой рог подъязычной кости
Срез компьютерной томографии, показывающий увеличенный большой рог подъязычной кости
ОБСУЖДЕНИЕ
Подъязычная кость представляет собой подковообразную кость, которая подвешена к кончикам шиловидных отростков височных костей, охватываемых шилоподъязычными связками . Он состоит из пяти сегментов. Они составляют тело, два больших рога и два меньших рога.Подъязычная кость окостенела из шести центров: два для тела и по одному для каждого рога. Оссификация начинается в большом роге к концу жизни плода, в теле вскоре после этого и в малом роге в течение 1 -го или 2 -го года после рождения [1]. Он не имеет прямого контакта с другими костями человеческого тела. Подъязычная кость образует подвижную основу для языка и его разнообразных движений и удерживается на месте большим количеством мышц. Подъязычная кость связана с мышцами нижней челюсти (подъязычно-подъязычной кости), языка (hyoglossus), черепа (шилоподъязычная), щитовидного хряща (щитовидно-подъязычная), грудины (грудино-подъязычной кости), медиального края лопаточной вырезки (подъязычной кости) и глоточный срединный шов (средняя мышца, сокращающая глотку).[2]
Диагностическое обследование включало пальцевую или бимануальную пальпацию указательным пальцем на большом роге здоровой стороны. В ходе этой процедуры вся подъязычная кость была направлена к поверхности кожи пораженной стороны, при этом большой палец стабилизировал пораженный рог в месте повреждения, как рекомендовано Брауном [3]. Когда давление оказывалось на левый рог, излучение болезненных симптомов усиливалось при сохранении давления.
Аномалии подъязычной кости бывают как врожденными, так и приобретенными [].Поскольку они нечасто встречаются в клинической практике, до сих пор в литературе сообщалось только о нескольких аномалиях подъязычной кости и связанных с ней структур. В данном случае состояние было приобретенным. Однако в анамнезе не было травм или воспалений, которые можно было бы заподозрить в состоянии.
Таблица 1
Блок-схема, визуализирующая причины щелчка подъязычной кости
Щелчок подъязычной кости
В 1989 году Моррисси и Алан-Джонс [4] сообщили о врожденном увеличении подъязычной кости.Пациент обратился с основной жалобой на боли при глотании в дополнение к блокировке челюсти. Рентгенологическое исследование выявило большие расширенные рога, входящие в нижнюю челюсть. Автор констатировал, что частичное иссечение двустороннего большого рога подъязычной кости полностью решает проблему.
Похожий случай болезненного щелчка был задокументирован Макурой и Нигамом [5], когда пациенту был поставлен диагноз «хлопанье в шее» с характерными шумными болезненными движениями шеи.Было обнаружено, что большой рог подъязычной кости увеличен, и полное исчезновение симптомов было достигнуто хирургическим иссечением большого рога подъязычной кости.
Еще одна веха болезненного щелчка была добавлена в литературу Иланкованом. [6] Он сообщил о случае щелчка, усиливающегося при движениях шеи. Подъязычная кость была нормальной, травм в анамнезе не было. Однако при дальнейшем детальном обследовании была обнаружена аномальная добавочная кость. Первоначально лечение пациента проводилось консервативно. Однако симптомы ухудшились.Следовательно, при хирургическом исследовании длинная кость соединяется синовиальным суставом с верхним рогом щитовидного хряща и большим рогом подъязычной кости. В настоящем исследовании пациент отрицал какие-либо травмы в анамнезе. Однако при пальпации большой рог подъязычной кости увеличен.
В 17, , годах, шилоподъязычное окостенение было диагностировано в результате большой работы Маркетти из Падуи. [7] Вайнлехеру приписывают сообщение о случае лечения с удалением шиловидного отростка.Осификация шилоподъязычной связки была задокументирована Деманчетисом в 1652 году. Позже, в -м, -м веке, Игл и Дарем [8], а также Моффат и др. [9] сообщили о синдроме, связанном с тупой болью в горле. обычно ограничивается миндалинной ямкой. Боль усиливалась при глотании, движениях шеи и иррадиации в ухо. Dolan [10] в 1949 г. поддержал Moffat и др. . [9], что шиловидный синдром следует учитывать при дифференциальной диагностике атипичной боли.
Список приобретенных корней гиоидных аномалий очень разнообразен. С этим заболеванием связано множество индивидуальных причин и множество хирургических процедур.
Бибби [11] изучал влияние оральных привычек, таких как дыхание ртом и толкание языком, на положение подъязычной кости у 18 пациентов. Дыхание ртом могло изменить положение подъязычной кости. У нашего пациента не было характерных оральных привычек, которые считались бы ответственными в литературе.
Синдром подъязычной кости впервые был описан в 1954 году.Синдром характеризуется регионарной болезненностью вблизи большого рога подъязычной кости. После этого, в 1968 году, синдром считался формой прикрепления тендиноза шиловидно-подъязычного сухожилия, которое обычно отделяет подъязычную кость от шиловидного отростка. Кроме того, сообщалось о временном облегчении боли при инъекции прокаина HCl и кортикостероида в кончик большого рога. Лим [12] в 1987 г. сообщил о 50 пациентах, страдающих синдромом подъязычной кости. У всех пациентов было иссечение пораженного большого рога через 1 месяц после неудачного консервативного лечения.Оперативное иссечение быстро купировало боль у 90% пациентов. Более того, он утверждал, что понимание тесной связи большого рога подъязычной кости с задней частью глотки и каротидным синусом необходимо для выявления синдрома подъязычной кости. В нашем случае состояние удалось устранить путем хирургического иссечения большого рога.
Радикальное расслоение шеи — один из известных факторов, связанных с гипертрофией грудино-подъязычной мышцы. Эта гипертрофированная подъязычная, в свою очередь, вызывает неприятное заболевание подъязычной кости.[13] Это может происходить из-за некоторых ортогнатических хирургических процедур, используемых для лечения асимметрии лица. Обычно связанные процедуры, описанные в литературе, предназначены для продвижения нижней челюсти. [14] В данном случае пациент никогда не подвергался ни одной из вышеупомянутых хирургических процедур. Было очень сложно диагностировать состояние при отсутствии каких-либо врожденных патологий, предыдущих травм и воспалений, хирургического лечения, привычки.
ЗАКЛЮЧЕНИЕ
Щелчки подъязычной кости — необычная аномалия, и редкие аномалии не только представляют собой интригующий поиск, который необходимо решить, но и обеспечивают положительное подкрепление для разнообразия диагностического поля зрения клинициста.Щелчок подъязычной кости более интересен с диагностической точки зрения. Соответствующий метод лечения не может быть назначен из-за неправильного диагноза. Было предложено различное количество основных причин в разные периоды времени. Рабочая лошадка лечения — хирургическое иссечение большого рога подъязычной кости. Следовательно, мы считаем, что это следует учитывать при диагностике болезненного глотания.
Заявление о согласии пациента
Авторы подтверждают, что они получили все соответствующие формы согласия пациента.В той форме, в которой пациент (-и) дал / дал (-а) свое согласие на публикацию его / ее / их изображений и другой клинической информации в журнале. Пациенты понимают, что их имена и инициалы не будут опубликованы, и будут предприняты соответствующие усилия, чтобы скрыть их личность, но анонимность не может быть гарантирована.
Финансовая поддержка и спонсорство
Нет.
Конфликт интересов
Конфликта интересов нет.
ЛИТЕРАТУРА
1.Серый H. Подъязычная кость: II. Остеология; Анатомия человеческого тела. 1918: 5b.9. [Google Scholar] 2. Эрнест EA. 3-е изд. Монтгомери, штат Алабама: Публикации Эрнеста; 1986. Боль в височно-нижнечелюстном суставе и черепно-лицевой боли — ортопедический и неврологический подход к диагностике и лечению; п. 132. [Google Scholar] 3. Кунджур Дж., Бреннан П.А., Иланкован В. Использование триамцинолона при тирео-подъязычном синдроме. Br J Oral Maxillofac Surg. 2002; 40: 450–1. [PubMed] [Google Scholar] 4. Моррисси М.С., Алан-Джонс Т. Случай блокировки челюсти.J Laryngol Otol. 1989; 103: 419. [PubMed] [Google Scholar] 5. Макура З.Г., Нигам А. Гремящая шея. J Laryngol Otol. 1995; 105: 1217–8. [PubMed] [Google Scholar] 6. Иланкован В. Аномалия щитовидно-подъязычного сустава. J Laryngol Otol. 1987. 101: 959–61. [PubMed] [Google Scholar] 8. Орел WW, Дарем, Северная Каролина. Удлиненные шиловидные отростки — отчет о двух случаях. Арка Отоларингол. 1937; 25: 584–7. [Google Scholar] 9. Моффат Д.А., Рамсден Р.Т., Шоу Х.Дж. Синдром шиловидного отростка: этиологические факторы и хирургическое лечение.J Laryngol Otol. 1977; 91: 279–94. [PubMed] [Google Scholar] 10. Долан Е.А., Маллен Дж. Б., Папайоану Дж. Шиловидно-шилоподъязычный синдром в дифференциальной диагностике атипичной лицевой боли. Surg Neurol. 1984; 21: 291–4. [PubMed] [Google Scholar] 11. Bibby RE. Положение подъязычной кости в аппаратах для дыхания рта и толкателях языка. Am J Orthod. 1984; 85: 431–3. [PubMed] [Google Scholar] 12. Lim RY. Обнаружена каротодиния: синдром подъязычной кости. South Med J. 1987; 80: 444–6. [PubMed] [Google Scholar] 13. Курита К., Китайма С. Костная масса, связанная с гипертрофией грудино-подъязычной мышцы после радикального рассечения шеи.Int J Oral Surg. 1985; 14: 89–92. [PubMed] [Google Scholar] 14. ЛаБанк Дж. П., Эпкер Б. Н.. Изменения подъязычной кости и языка после выдвижения нижней челюсти. Oral Surg Oral Med Oral Pathol. 1984; 57: 351–6. [PubMed] [Google Scholar]Ссадина глотки
У вас (или у вашего ребенка) ссадина (царапина) задней части глотки (глотки). Это может быть вызвано проглатыванием острого куска пищи, такого как кость, чипсы или хлебная корка, или другого острого или абразивного предмета.
В течение дня или около того может продолжаться ощущение, будто что-то застряло в горле. Также может быть больно глотать. По мере заживления ссадины симптомы должны улучшиться.
Небольшой предмет, застрявший в горле, например, рыбная кость или частица пищи, может быть трудно увидеть при тестировании. Обязательно обратитесь за медицинской помощью, если симптомы ухудшатся или появятся новые симптомы, такие как удушье, кашель или проблемы с глотанием.
Уход на дому
Если глотание вызывает болезненные ощущения, ешьте жидкости и мягкую пищу, пока не станет лучше.
Полоскание горла теплой соленой водой (1/2 чайной ложки поваренной соли, растворенной в 8 унциях теплой воды) может помочь облегчить боль в горле. Вылейте раствор. Не глотай. Следите за тем, чтобы дети не проглотили раствор.
Лекарства, отпускаемые без рецепта (OTC), такие как ацетаминофен, напроксен или ибупрофен, могут помочь облегчить боль в горле. Позвоните своему врачу, прежде чем принимать эти безрецептурные лекарства, особенно при их первом введении детям.
Рассасывание леденцов или леденцов также может успокоить горло. Не давайте их детям младше 4 лет.
Последующее наблюдение
Последующее наблюдение у вашего поставщика медицинских услуг или в соответствии с рекомендациями.
Когда обращаться за медицинской помощью
Позвоните своему врачу, если произойдет одно из следующих событий:
Лихорадка 100,4 ° F (38 ° C) или выше, или по указанию врача
Усиливающаяся боль в горле или не поправляется
Неспособность широко открыть рот из-за боли
Неспособность есть или пить, или отказ от еды или питья
Усиление боли при движении шеи
Тошнота или рвота
Боль в животе
Позвоните
911Позвоните 911 или получите немедленную медицинскую помощь в любом из следующих случаев:
Проблемы с дыханием, шумное дыхание или приглушенный голос
Слюнотечение
Проблемы с глотанием, удушье или другие симптомы, которые могут указывать на ухудшение отека в горле
Кровавый стул или рвота с кровью
Невралгия глотки: лечение, определение и причины
Обзор
Что такое языкоглоточная невралгия (ГПН)?Невралгия глотки (ГПН) — редкое заболевание, которое может вызывать острую, колющую или стреляющую боль в области горла возле миндалин, задней части языка или среднего уха.
Боль возникает по ходу языкоглоточного нерва, который расположен глубоко в шее. Он обслуживает заднюю часть языка, глотку и околоушную железу (одну из слюнных желез), среднее ухо и евстахиеву трубу.
Приступы боли обычно прерывистые, длятся от нескольких секунд до нескольких минут. Боль может повторяться несколько раз в день. В других случаях он может не возвращаться в течение нескольких недель или месяцев.
Определенные действия могут вызывать болезненные эпизоды, в том числе:
- Питье холодных жидкостей
- Жевание
- Глотание
- Чихание или кашель
- прочистить горло
- Касание десен
Иногда люди с этим заболеванием могут избегать еды, питья или жевания, потому что они опасаются, что эти действия могут вызвать болезненный приступ.Со временем это может привести к потере веса.
Обычно GPN влияет только на одну сторону головы. Языкно-глоточный нерв имеет несколько ветвей, в том числе барабанную ветвь, которая получает ощущения от среднего уха и сосцевидного отростка.
Другая важная ветвь — нерв сонной артерии, который обслуживает тело сонной артерии и каротидный синус (расширение сонной артерии в точке основного разветвления). Болезненные приступы могут вызвать опасные для жизни симптомы, такие как обморок (обморок), замедленное сердцебиение (брадикардия) или аритмия (нерегулярное сердцебиение).В очень редких случаях может произойти остановка сердца без болезненных эпизодов.
Насколько распространена языковоглоточная невралгия (ГПН)?Заболевание встречается редко, менее 1 случая регистрируется в год среди 100 000 человек в Соединенных Штатах. Чаще встречается у взрослых старше 40 лет, но может присутствовать в любом возрасте. Похоже, что это влияет на мужчин больше, чем на женщин.
Симптомы и причины
Что вызывает глоссофарингеальную невралгию (ГПН)?Часто очевидная причина состояния отсутствует.Сдавление язычно-глоточного нерва кровеносным сосудом возле ствола мозга может вызвать раздражение нерва и вызвать боль. В других случаях удлиненный шиловидный отросток (кость на шее возле нерва) может вызывать боль. Это состояние называется синдромом Орла.
Травма, возникшая в результате травмы или хирургического вмешательства, также может привести к языковоглоточной невралгии. Другие возможные причины включают инфекции, опухоли и сосудистые аномалии. Пациенты с рассеянным склерозом могут испытывать невралгию языкоглотки в результате разрушения миелиновой оболочки — жировой оболочки, окружающей нерв и изолирующей его.
Диагностика и тесты
Как диагностируется языковоглоточная невралгия (ГПН)?Местоположение боли важно при диагностике язычно-глоточной невралгии, поскольку другие состояния, такие как невралгия тройничного нерва, могут вызывать аналогичные симптомы.Не существует единого диагностического теста, который мог бы подтвердить наличие GPN. Врач уха, горла и носа проведет обследование, чтобы исключить другие заболевания. Врач может стимулировать определенные области, например миндалины или спинку языка, чтобы увидеть, возникает ли боль.
Врач спросит, вызывают ли определенные действия, такие как разговор или жевание, боль. Может быть заказано МРТ (магнитно-резонансная томография) или компьютерная томография (компьютерная томография), чтобы определить, сжимает ли нерв опухоль или кровеносный сосуд.
Ведение и лечение
Как лечится языковоглоточная невралгия (ГПН)?В большинстве случаев противосудорожные препараты являются первой линией лечения. Если медикаментозная терапия неэффективна или у пациента наблюдаются неприятные побочные эффекты от приема лекарств, рассматривается возможность хирургического вмешательства.
Лекарства
- Противосудорожные препараты : Карбамазепин, окскарбазепин, фенитоин, габапентин, прегабалин и другие противосудорожные препараты часто назначают при ГПН.
- Антидепрессанты : Амитриптилин и другие антидепрессанты иногда назначают для использования вместе с противосудорожными средствами для лечения людей, которые впадают в депрессию из-за изнурительной боли.
- Анестетики : Местные анестетики можно вводить инъекционно, чтобы заблокировать нерв, или наносить местно на участки, где возникает боль (например, задняя часть глотки).
Хирургический
Несколько хирургических процедур могут быть вариантами для облегчения боли, связанной с GPN. Наиболее распространенным из них является микроваскулярная декомпрессия, как описано ниже. Если обнаружена опухоль, сдавливающая нерв, или если диагностирован синдром Орла (удлиненный шиловидный шиловид, сдавливающий нерв), может потребоваться другой тип хирургии.
- Микроваскулярная декомпрессия : Эта процедура является наиболее распространенной хирургической техникой для лечения язычно-глоточной невралгии.Проводится под общим наркозом. Хирург сделает разрез и небольшое отверстие в кости за ухом на той стороне головы, где возникает боль. Он или она будет использовать микроскоп и / или эндоскоп для осмотра нерва и поиска любых кровеносных сосудов, сдавливающих нерв. Нерв и артерия разделяются, и между нервом и сосудом, сжимающим нерв, помещается небольшая постоянная тефлоновая губка. После выполнения процедуры хирург заменит кость и закроет разрез.Микроваскулярная декомпрессия имеет самый высокий начальный и долгосрочный успех. Он эффективен примерно в 90% случаев и снижает частоту рецидивов боли. Однако, если пациент не может пройти операцию по микрососудистой декомпрессии из-за других заболеваний, может быть использована менее инвазивная процедура.
- Гамма-нож Радиохирургия (GK или SRS): Хотя это гораздо чаще использовалось при невралгии тройничного нерва (аналогичное заболевание другого нерва), оно использовалось в небольшом количестве случаев трудно поддающихся лечению языкоглоточная невралгия.На голову накладывается рамка и делается МРТ / КТ. Лечение проводится совместно нейрохирургом и онкологом-радиологом. На языкоглоточный нерв воздействуют с помощью высокоточного программного обеспечения, и высокая доза сфокусированного излучения направляется на нерв, вызывая частичное повреждение. Хотя это может облегчить боль, оно может вызвать частичное онемение задней части глотки.
Что делать, если вы проглотили рыбную кость
7 августа 2019 г. 00:00
Никто не хочет глотать рыбную кость, и тем не менее, это случается, поскольку маленькие острые рыбьи кости легко пропустить при приготовлении и употреблении рыбы.Поскольку эти кости выглядят опасно и действительно могут стать причиной травм, для человека, случайно проглотившего одну из них, естественно задуматься, следует ли ему обращаться за медицинской помощью. Прежде чем впадать в панику, знайте, что проглатывание рыбьей кости редко вызывает проблемы и в большинстве случаев не требует каких-либо особых действий.
Don’t Panic
Если вы проглотили рыбную кость и чувствуете себя хорошо, вам не нужно обращаться к врачу. Если кость не поцарапала вам горло на пути вниз, проблем больше не должно быть.В конечном итоге он будет выведен из организма в результате естественного процесса пищеварения.
При ощущении боли
Однако если вы чувствуете боль в горле, это может означать, что вас почесали. Это пока не повод для беспокойства. По словам доктора Троя Мэдсена из Университета здравоохранения штата Юта, «для многих людей, когда они глотают кость, она царапает заднюю часть горла, а затем они просто взламывают и пытаются что-то вытащить. Им кажется, что там что-то застряло.Это не редкость, когда это происходит, когда создается ощущение, что что-то застряло там, но там ничего нет. И через пару дней, когда это пятно заживает, они чувствуют себя хорошо, и им становится лучше ».
Когда обращаться к врачу
Обычная царапина не требует посещения врача. Фактически, единственный раз, когда вам нужно будет пойти к врачу, — это если вы поцарапались, и эта царапина заразилась. В очень редких случаях кость царапает язычок, который затем краснеет и воспаляется.Если это так, курс антибиотиков должен быстро решить проблему.
Другой сценарий, когда может потребоваться визит к врачу, описан доктором Мэдсеном: «Если вы едите и чувствуете, что что-то застряло внизу пищевода, и вы чувствуете наполнение прямо у основания шеи, прямо у верхняя часть грудины. Если вы также не можете достать еду и воду, чтобы оставаться внизу, возможно, там застряла рыбья кость, а затем пища скопилась за ней ». В этом случае, возможно, потребуется обратиться к гастроэнтерологу, чтобы удалить кость и устранить препятствие.
Остеома глотки, развившаяся из подъязычной кости
В этой статье сообщается о первом случае остеомы глотки, развившейся из подъязычной кости. У 84-летнего мужчины симптомом была небольшая боль в горле. При эндоскопическом обследовании обнаружено огромное образование, закрывающее глоточное пространство. Компьютерная томография шеи показала большую костную массу, прилегающую к подъязычной кости.Выполнена трансоральная резекция с трахеостомией. Гистопатологически опухоль состояла из зрелой пластинчатой кости без фиброзного компонента. В течение двух лет после операции у пациента отсутствовали симптомы горла и признаки рецидива. Остеомы — это доброкачественные медленнорастущие опухоли. Они редко развивают симптомы или вызывают функциональные нарушения. Мы выполнили полную резекцию, чтобы избежать дальнейших функциональных нарушений, поскольку остеома была огромной. Насколько нам известно, это первое сообщение об остеоме, которая занимала глоточное пространство и развивалась из подъязычной кости.
1. Введение
Остеома — доброкачественное остеогенное поражение, характеризующееся пролиферацией зрелой губчатой или компактной кости [1, 2]. Остеома — это медленнорастущая опухоль, которая обычно увеличивается в пораженной области и не вызывает никаких симптомов. Патогенез остеомы остается неизвестным. Остеома подразделяется на 3 типа в зависимости от места происхождения. Центральная остеома возникает из эндоста, периферическая остеома возникает из надкостницы, а внескелетная остеома развивается внутри мышцы [1, 3].
Участки развития остеомы обычно ограничиваются черепно-лицевыми костями и редко включают другие кости. Чаще всего они возникают в нижней челюсти и придаточных пазухах носа. В редких случаях остеомы обнаруживались в височной кости [4], среднем ухе [5, 6] и языке [7, 8]. На данный момент зарегистрировано только 4 случая остеомы гортани и 2 случая остеомы шеи [3, 9–13].
Удаление остеомы часто не требуется; однако операция необходима для уменьшения значительных симптомов и во избежание дисфункции из-за растущей опухоли.Мы провели трансоральную резекцию, чтобы предотвратить дисфазию и респираторный дистресс.
Насколько нам известно, в настоящем отчете описан первый случай остеомы глоточного пространства, развившейся из подъязычной кости.
2. Описание клинического случая
84-летний мужчина был направлен в нашу больницу для оценки опухоли глотки. Его симптомом была небольшая боль в горле, которая появилась за 1 неделю до консультации. Одышки и охриплости не было.Его прошлый анамнез включал 4 года хронического отита, связанного с головокружением.
При эндоскопическом исследовании обнаружено огромное образование, закрывающее глоточное пространство (рис. 1). Опухоль имела гладкую поверхность и была покрыта нормальной слизистой оболочкой. Надгортанник и голосовая связка не подтверждены. Каудальнее опухоли мы могли подтвердить нормальные голосовые связки с нормальной подвижностью. Компьютерная томография (КТ) шеи показала большую костную массу, прилегающую к подъязычной кости (рис. 2).
Трансоральная резекция с трахеостомией выполнена под общим наркозом.Чтобы осмотреть огромную опухоль во рту, использовали кляп. Ассистент удерживал язык втянутым с помощью мышечного крючка. Опухоль была покрыта нормальной слизистой оболочкой и зафиксирована на левой стороне надгортанной впадины. Мы попытались удалить опухоль с помощью кирки, но она немного сдвинулась. Левую сторону опухоли, которая была зафиксирована в области валлекулы, пришлось слепо отделить ножницами. Это мобилизовало опухоль и позволило удалить ее из окружающей ткани. Был только небольшой дефект слизистой оболочки валлекулы, который в послеоперационном периоде зажил нормально.Кровотечение было минимальным, после операции кровотечения и отека глотки и надгортанника не было. Через два дня после операции трахеостома закрыта. Послеоперационной дисфазии или охриплости голоса не наблюдалось.
Опухоль была круглой формы, диаметром 4 см. Он был покрыт нормальной слизистой оболочкой (рис. 3). Гистопатологически опухоль состояла из зрелой пластинчатой кости без фиброзного компонента. Клетки костного мозга и трабекулы были подтверждены в центре опухоли (рис. 4).На основании этих данных был поставлен диагноз остеома глотки.
В течение 2 послеоперационных лет у пациента отсутствовали симптомы горла и признаки рецидива. Однако через год после операции у него усилилось головокружение, и нам сделали операцию по поводу холестеатомы, разрушившей костную стенку бокового полукружного канала.
3. Обсуждение
Большинство доброкачественных новообразований глотки — это папилломы, фибромы, гемангиомы, плеоморфные аденомы и хондромы.Поскольку эти опухоли растут медленно, хирургическое лечение не всегда необходимо. Образования, которые развиваются вокруг подъязычной кости, включают кисту щитовидно-язычного протока, аберрантный зоб и дермоидную кисту. Однако опухоли, происходящие из подъязычной кости, встречаются редко. В английской литературе описано только 14 случаев развития хондросаркомы из подъязычной кости [14].
Остеома представляет собой выступающую массу, состоящую из аномально плотной, но в остальном почти нормальной кости. Остеомы образованы костями остеоформной пролиферации с мембранозным происхождением [15].Остеомы редко встречаются среди опухолей головы и шеи, но обычно поражают череп. Чаще всего это нижняя челюсть (особенно угол), за ней следуют нос и придаточные пазухи [16]. Лобная и решетчатая пазухи поражаются чаще, чем клиновидная и верхнечелюстная пазух. Сообщалось также об остеоме мягких тканей, еще одном типе остеомы. Эта опухоль возникает в основном в задней части языка. Сообщается о 40 случаях остеомы языка [7, 8]. Случаи остеомы гортани () или шеи () были редкими (Таблица 1).Во всех случаях были пациенты мужского пола, у 3 из которых была обнаружена остеома, развившаяся из хряща в каркасах гортани, в 1 — сращивание шилоподъязычного отростка с подъязычной костью, а у 2 — остеома, развившаяся из мягких тканей. До сих пор не было сообщений об остеоме, возникающей в глоточном пространстве, которая развивалась из подъязычной кости.
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Остеома образована костями остеоформной пролиферации с мембранозным происхождением. Микроскопически он немного отличается от костной ткани взрослого человека.Гистологически остеомы имеют 2 различных варианта [15]. Одна из них — компактная остеома, состоящая из зрелых пластинчатых костей без каналов для сбора урожая или фиброзного компонента. Другая — трабекулярная остеома, которая состоит из губчатой губчатой кости с костным мозгом, окруженным кортикальным краем кости. В данном случае опухоль состояла из зрелой пластинчатой кости с клетками костного мозга и трабекулами без фиброзного компонента, аналогичного первому типу.
Патогенез остеомы остается спорным.Остеомы можно разделить на 3 типа в зависимости от места их возникновения: центральные, периферические или внескелетные [1, 2]. Центральные остеомы возникают из эндоста, периферические остеомы из надкостницы и внескелетные остеомы обычно возникают изнутри мышцы. Остеомы, которые развиваются в мышцах, называются остеомами мягких тканей. Были предложены различные теории для объяснения патогенеза остеом. Одна теория гласит, что это настоящие новообразования. Другая теория заключается в том, что поражения связаны с аномальным увеличением эмбриональных тканей, предыдущими травмами или хроническими воспалительными процессами.Согласно Тома и Голдман, рост начинается спонтанно и связан с травмой, а не с воспалением [17]. Schneider et al. сообщили о 6 случаях с положительной историей перенесенной травмы [18]. При остеомах, расположенных в мышцах, предполагается, что в развитии поражения развиваются тянущие действия. Varboncoeur et al. под остеомами понимают хрящевые или периостальные эмбриональные останки [19]. Однако конкретную причинно-следственную связь установить сложно.
Диагноз остеомы можно легко поставить с помощью компьютерной томографии.Эти поражения обычно представляют собой четко выраженные костные образования без эффектов усиления. КТ определяет полную протяженность и место происхождения остеомы.
Большинство остеом обычно протекает бессимптомно. Хотя в удалении остеомы часто нет необходимости, операция необходима для уменьшения значительных симптомов и предотвращения дисфазии или одышки из-за увеличенной опухоли. Тип выбранной процедуры зависит от локализации или степени остеомы и характера любых существующих или ожидаемых осложнений.В данном случае у пациента с преклонным возрастом отмечалась легкая боль в горле как симптом, но не было примечательной истории болезни. Поскольку образование было огромным и занимало гортань, гортань не было видно из полости рта. Если бы пациенту потребовалась операция под общим наркозом, анестезиолог не смог бы провести пероральную интубацию. Поэтому мы выбрали резекцию полости рта с трахеостомией, чтобы избежать дисфункции шейного доступа. Однако удаление опухоли было трудным, так как не было подходящего инструмента для манипулирования опухолью в валлекуле.Использование только ротового кляпа не позволило бы наблюдать опухоль. Более того, использование ларингоскопа не позволило бы нам справиться с опухолью, так как операционное поле было узким. По этой причине мы использовали кляп для рта и мышечный крючок, которые ассистент удерживал в положении во время операции. Послеоперационного осложнения не было. В течение двух лет после операции у пациента отсутствовали какие-либо симптомы и признаки рецидива.
4. Резюме
(i) В этой статье сообщается о первом случае остеомы глотки, развившейся из подъязычной кости.(ii) Остеомы — это доброкачественные медленнорастущие опухоли, которые обычно протекают бессимптомно. Операция необходима для уменьшения значительных симптомов и предотвращения дисфункции из-за увеличенной опухоли.

 Ударников, 19
Ударников, 19  , 47
, 47  , 47
, 47 