Герпетическая невралгия: симптомы, диагностика и лечение
Герпетическая невралгия – это заболевание, которое характеризуется поражением периферических нервных отростков и развивается на фоне вируса герпеса. Чаще всего встречается у людей с ослабленным иммунитетом, в группу риска попадают старики и больные аутоиммунными заболеваниями.
 Возбудитель заболевания – вирус герпеса
Возбудитель заболевания – вирус герпесаГерпетическая невралгия: что это такое
Причин, по которым активизируется и проникает в нерв вирус герпеса существует много, основная – это снижение защитных функций организма, иногда факторов, спровоцировавших развитие герпетической невралгии может быть много:
- осложнения после перенесенных инфекционных заболеваний;
- постоянные стрессы;
- переживания и психические расстройства;
- онкология;
- авитаминоз;
- ВИЧ – инфекция.
Вследствие сниженного иммунитета вирус размножается и поражает нерв, вызывая воспалительный процесс.
Симптомы
Герпетическая невралгия может иметь различную локализацию и симтоматику, характерную для области поражения. Герпетическая невралгия тройничного нерва возникает неожиданно и не имеет никаких начальных симптомов. За несколько часов боли нарастают и сопровождаются лихорадкой. В следующие 2-3 дня клиническая картина выглядит так:
- сильные головные боли, пульсирующие со стороны поражения;
- интенсивные резкие боли на лице, похожие на удар током, неясной локализации;
- от боли ломит все суставы и мышцы, человек слабеет, испытывает сильное недомогание;
- наблюдается значительное повышение температуры.
Многие принимают данные признаки за банальное ОРВИ и начинают лечиться противовирусными лекарственными средствами. Через несколько дней появляется жжение в районе тройничного нерва и появляются дополнительные симптомы заболевания:
- головная боль и на лице становится сильнее, человек не может ее терпеть;
- кожа на лбу, висках и за ушами начинает сильно чесаться;
- на пораженной половине лица распространяется внушительный отек;
- слизистые оболочки покрываются высыпаниями с пузырьками, которые могут сливаться в более крупные бляшки.
Активное высыпание продолжается на протяжении 7-14 дней, затем появляются корочки, пузырьки лопаются и высыхают, затем отваливаются.
 Проявления постгерпетической невралгии тройничного нерва
Проявления постгерпетической невралгии тройничного нерваЕсли речь идет о герпетической межреберной невралгии, симптомы нарастают постепенно и выглядят несколько иначе:
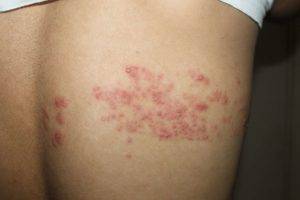
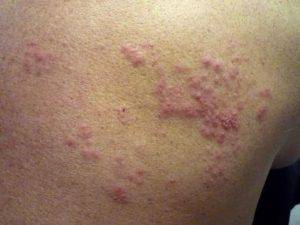
- Сначала появляется жжение и зуд кожного покрова грудной клетки в районе ребер. Многие чувствуют онемение на коже в области ребер. Это указывает на месторасположение пораженного нерва.
- Появляется сильная боль между ребрами, которая становится более интенсивной при резком движении, пальпации, внезапном сокращении мышц (кашле, чихании). Переохлаждение может вызвать боль в плече жгучего пульсирующего характера.
- В области ребер появляется герпетическая сыпь, которая выглядит как пузырьки с жидкостью. Сыпь быстро распространяется, вызывает отек, воспаление кожного покрова и боль становится более интенсивной.
- Через несколько дней пузырьки высыхают, покрываются корочками и отваливаются.
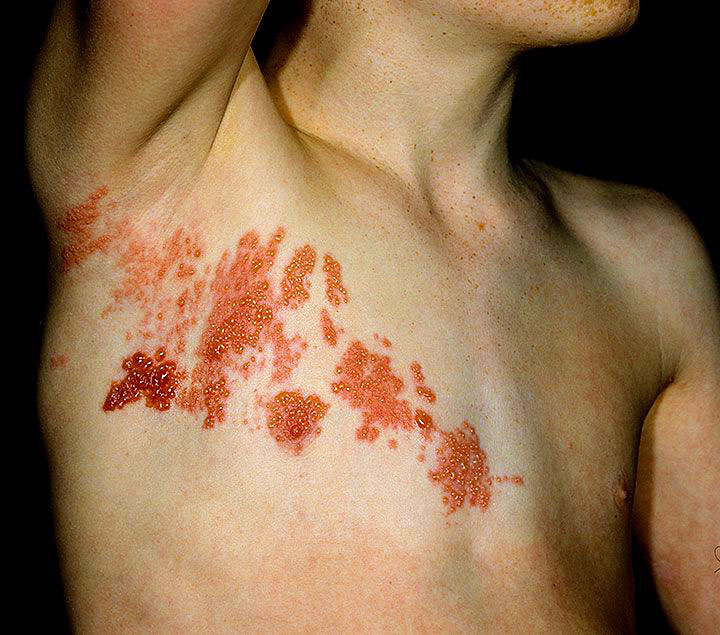 Сыпь на коже – характерный симптом герпетической межреберной невралгии
Сыпь на коже – характерный симптом герпетической межреберной невралгииС развитием клинической картины заболевания добавляются другие симптомы:
- больной ощущает слабость, его мучают головные боли;
- появляется раздражительность и постоянное чувство усталости;
- может повышаться артериальное давление;
- нарушается сон;
- больной теряет аппетит;
- повышается температура тела;
- могут появляться сердечные боли.
Пораженные нервные волокна могут заявлять о себе болью разной интенсивности длительное время, даже несколько лет. Герпетическая невралгия – это тяжелое заболевание, которое может спровоцировать развитие серьезных осложнений:
- патологии ЦНС;
- энцефалитный менингит;
- невроз;
- постгерпетическая невралгия или невропатия.
Поэтому, при появлении малейших признаков герпесной инфекции необходимо обращаться к врачу.
Диагностика
Диагностика герпетической невралгии не составляет труда. Дигностические мероприятия составляют минимум:
- визульный осмотр пациента;
- лабораторное исследование биологических материалов – мочи и крови.
Для исключения подозрения на другие патологии в некоторых случаях врач назначает дополнительно:
- УЗД брюшной полости;
- рентгенологическое исследование позвоночного столба;
- ЭКГ.
После постановки точного диагноза врач назначает лекарственную терапию, которая проводится в амбулаторных условиях.
Герпетическая невралгия – группы и факторы риска
В первую очередь болезнь может проявляться у людей, уже однажды познакомившихся с вирусом герпеса (те, которые переболели ветрянкой), но выработавшиеся однажды антитела помогут организму справиться с вирусом. Если иммунные клетки активны, то для человека все закончится обычным пузырьком, который вскоре покроется корочкой. На этом болезнь закончится. Но есть люди, которые при активации вируса герпеса в организме подвергаются герпетическому поражению нервных отростков. В группу риска входят:
- старики и люди пожилого возраста с ослабленным иммунитетом;
- перенесенное инфекционное заболевание, ослабевшее защитные функции организма;
- локализация высыпания, чем ближе к поверхности кожи находятся нервные отростки, тем больше вероятность их поражения.
Как уменьшить риск постгерпетической фазы?
Чтобы снизить выделение вируса и уменьшить его распространение в организме, необходимо как можно быстрее начать принимать противовирусные препараты. Герпетическая невралгия заметно уменьшится и новые очаги не будут появляться.
Лечение заболевания
Необходимо помнить, что для назначения лечения нужно обращаться только к врачу, нельзя заниматься самолечением. Все терапевтические мероприятия назначаются индивидуально, в зависимости от степени и локализации поражения, возраста больного и его анамнеза.
 Противовирусные препараты – основные средства лечения герпетической невралгии
Противовирусные препараты – основные средства лечения герпетической невралгииЛечение является комплексным:
- Основными средствами для лечения герпетической невралгии являются противовирусные препараты – Ацикловир, его назначают до 5 раз в сутки. Наибольший лечебный эффект оказывают Валацикловир и Ганцикловир, они являются комбинированными препаратами и принимаются по 500 мг трижды в сутки.
- Антидепрессанты назначаются для снижения раздражительности и чувствительности. Эти препараты помогают снизить болевой синдром, подавляя болевое восприятие больного. Рекомендуется принимать только по назначению врача, особенно у пожилых людей. Один из таких препаратов – Амитриптилин.
- Для лечения тройничного нерва используют противоэпилептические средства – Габапентин или Карбамазепин. Они достаточно хорошо переносятся больными, даже в преклонном возрасте.
- Местно назначают обезболивающие мази и пластыри с Лидокаином. Необходимо учитывать возможную аллергическую реакцию.
- Если боль сильная и не проходит длительное время, применяют опиоидные анальгетики – Метадон или Морфин.
В некоторых случаях врач может назначить гормональную терапию. Дополнительно рекомендуется физиотерапевтическое лечение и массаж. Эти процедуры оказывают не только лечебный, но и оздоровительный эффект для всего организма.
В любом случае результат лечения напрямую зависит от того, когда его начали. Чем раньше пациент начал принимать противовирусные препараты, тем положительнее прогноз лечения.
Опоясывающий герпес — симптомы и лечение у взрослых, герпес зостера
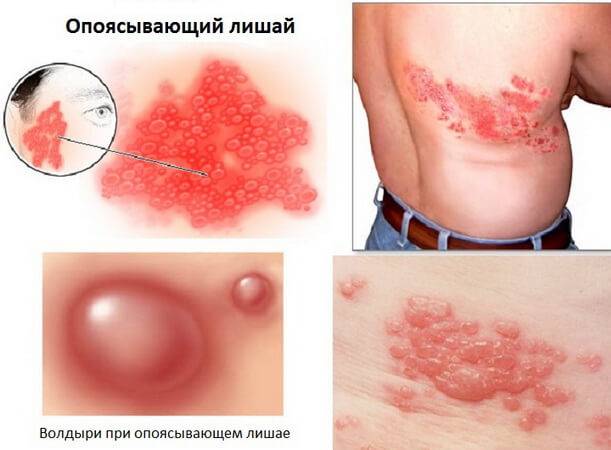
Опоясывающий герпес, опоясывающий лишай или герпес зостер – заболевание, от которого не застрахован ни один человек. Этот недуг доставляет большие неприятности больному и сопровождается зудом и болью. К счастью, современная медицина разработала надежные средства для лечения этой патологии. Важно начать процесс лечения вовремя, чтобы избежать осложнений.
Описание болезни
Опоясывающий лишай вызывается вирусом варицелла-зостер, относящемуся к большому семейству вирусов герпеса. Иногда вирус варицелла-зостер называют герпесвирусом человека типа 3. Большинство из нас сталкивалось с действием этого вируса на организм в раннем детстве. Именно вирус варицелла-зостер вызывает такую болезнь, как ветряная оспа. А большинство детей в детстве болеют ветрянкой.
Вообще говоря, ветряная оспа является такой формой заболевания, которую вирус варицелла-зостер вызывает при первом попадании в организм, неважно, организм ли это взрослого, либо организм ребенка. Однако поскольку вирус попадает в организм чаще всего именно в детском возрасте, то ветрянка считается детской болезнью.
Далеко не всем известно, что после заболевания ветряной оспой вирус варицелла-зостер зачастую не покидает организм, а остается в нем, находясь в неактивном состоянии. Это происходит примерно в 20% случаев. При этом вирус опоясывающего лишая выбирает для своего убежища самые недоступные места, в которых он может находиться в спящем состоянии десятилетия. Такими местами являются нервные клетки, ведь, как известно, нервные клетки не погибают, а существуют на протяжении всей жизни человека.
Вирус варицелла-зостер, по существу, представляет собой молекулу ДНК, окруженную белковой оболочкой. Проникая в нейрон, вирус внедряет свой ДНК в ДНК клетки. Таким способом вирус заставляет нейрон начинает вырабатывать новые вирусы. Так происходит размножение возбудителя данного заболевания. Оптимальной температурой для размножения вируса является температура человеческого тела + 37°С. Вирус варицелла-зостер быстро погибает при:
- повышении температуры,
- воздействии прямых солнечных лучей,
- воздействии дезинфицирующих средств,
- воздействии УФ-излучения.
В качестве места своего обитания вирус варицелла-зостер выбирает клетки спинного мозга, черепные нервы, нервные ганглии автономной нервной системы, реже – клетки нейроглии. Когда наступают условия, благоприятные для размножения (иногда спустя десятилетия после первого попадания в организм), вирус опоясывающего лишая выходит из своего убежища. Перемещаясь вдоль нервных волокон, вирус герпеса доходит до кожных покровов и атакует их. Обычно для распространения вирус использует межреберные нервы и тройничный нерв. Также патологические явления при опоясывающем лишае может наблюдаться на верхних и нижних конечностях, в паховой области.
Начинается воспалительный процесс на коже, характерный преимущественно для взрослых. Опоясывающий лишай наблюдается в основном в тех местах, где нервные волокна касаются кожи. Чаще всего такой процесс возникает на коже туловища. Иногда области воспаления располагаются вокруг него. Именно поэтому такой тип заболевания и называется опоясывающим. Кстати говоря, «зостер» и означает в переводе с греческого «пояс».
Опоясывающим лишаем заболевают в основном взрослые люди, как правило, пожилые, однако данный недуг может поражать и молодых. В возрасте 60-75 лет заболевает 10-15 человек на 100 000 в год. Повторное заболевание опоясывающим герпесом – редкость. Такие случаи нечасто встречаются даже у людей с ослабленным иммунитетом (10%), а у людей с нормальным иммунитетом – в 5 раз реже. Вспышки опоясывающего герпеса заболевания чаще вс
Опоясывающий герпес: удар по нервам
Лебедева Людмила, врач-невролог клиники «Мосмед», рефлексотерапевт
— Если говорить о герпетической инфекции на примере опоясывающего лишая, то она (инфекция) возникает при повторной активации вируса Варицелла—Зостер (ВЗВ, Varicella—Zoster virus). У детей он первично вызывает ветряную оспу, а у взрослых, переболевших ветрянкой в детстве — опоясывающий лишай. Клиническая картина развивается на фоне иммунодефицита.
Основными симптомами опоясывающего лишая являются кожные проявления и боль по ходу нервов и их ветвей. Обычно с одной стороны. А «до» появления высыпаний человек испытывает общую слабость, недомогание, повышение температуры, головные боли. Часто этот период пациент пропускает, так как думает, что плохое самочувствие связано, например, с метеоусловиями или банальной инфекцией. Но позже, за пару дней до появления кожных высыпаний, возникают неприятные ощущения в какой-либо области по ходу нервных стволов и их ветвей. Сначала беспокоят болевые ощущения, жжение, покалывание. Впоследствии именно на этих местах появляются кожные проявления: сначала в виде покраснений — эритемы, а потом уже возникают папулы (уплотнения), везикулы (пузырьки). Внутри такие образования заполнены серозным содержимым. Со временем они могут укрупняться, сливаться между собой, затем на их месте образуются эрозии, покрывающиеся корочками. Если идет повреждение кровеносных капилляров, которые находятся глубже, то это содержимое принимает геморрагический характер. В таком случае могут возникать кровотечения из носа, желудочно-кишечного тракта, кровохарканье, гематурия и кровоизлияния во внутренние органы и головной мозг, при этом, как правило, при такой агрессивной форме наступает летальный исход.
Во время активной фазы наибольшие страдания пациенту приносит болевой синдром, потому что он может достигать очень высокой интенсивности. Боли при опоясывающем герпесе усиливаются ночью. По характеру выделяют колющие, жгучие, режущие, похожие на удары током болевые ощущения. Локализация любая: голова, шея, туловище, конечности. Особенно опасны боли в области головы и шеи: в таких ситуациях я сразу направляю пациента в стационар на лечение, потому что высок риск тяжелых последствий. Могут поражаться мимическая мускулатура, веки, глаза, вплоть до потери зрения при атрофии зрительного нерва, также есть вероятность повреждения оболочки глаза: роговица, склера, сетчатка.
При вовлечении в процесс лицевого нерва могут возникать парезы мышц лица, так как он отвечает за их иннервацию. Это серьезный дефект, который приносит человеку сильные страдания и может приводить к снижению слуха (вплоть до его потери).
Выраженный болевой синдром на голове, конечно, связан с тройничным нервом, так как он отвечает за общую чувствительность (болевую, температурную и тактильную). Чувствительность на туловище и конечностях обеспечивают спинномозговые нервы.
Помимо болевых ощущений, при опоясывающем лишае часто развивается онемение — немеет область, где были высыпания (вплоть до тотальной анестезии). При этом при небольшом прикосновении (одежды, дуновения ветра, чистки зубов) к поврежденной зоне у человека возникает неадекватная реакция, так называемый «симптом прыжка» — очень сильная боль, хотя, по ощущениям, данный участок кажется онемевшим. Это происходит потому, что инфекция поражает само нервное волокно, а так как нервы имеют и двигательные, и чувствительные волокна, первой страдает чувствительность. Если при серьезном поражении вовремя не начать лечение, то вовлекаются двигательные волокна, и тогда уже это сопровождается парезами и параличами отдельных или групп мышц.
— Какие основные метода лечения опоясывающего герпеса?
— Главная цель в процессе лечения — это уничтожение вируса, локализация процесса (чтобы он не распространялся дальше) и устранение болевого синдрома. Первое, что назначают — противовирусная терапия.
Кроме того, для лечения используются трициклические антидепрессанты и иммуномодулирующие препараты. Все лекарства должен назначать только врач, потому что они имеют свои противопоказания. Врач определяет препараты и дозировки, учитывая анамнез жизни, заболеваний и форму течения опоясывающего герпеса.
Обязательно должен проводиться уход за кожными высыпаниями: нужно максимально оставлять их открытыми, чтобы они контактировали с воздухом, так как это способствует более быстрому заживлению. Если у пациента пониженный иммунитет, то можно обрабатывать высыпания зеленкой, во избежание присоединения вторичной инфекции.
Для снятия болевого синдрома назначают антиконвульсанты, а если же мы говорим об обезболивающих препаратах, то, прежде всего, это опиоидные анальгетики.
— Что такое постгерпетическая невралгия и почему она возникает после лечения опоясывающего герпеса?
— Постгерпетическая невралгия — это заболевание, которое является последствием поражения нервной системы вирусом опоясывающего герпеса. Часто бывает (особенно у пожилых пациентов), что боль не проходит даже после заживления высыпаний. Здесь прямая связь с возрастом: болевой синдром может ощущаться после болезни 4-5 недель, а может сохраняться на протяжении нескольких лет.
Боль бывает постоянной или периодической, имеет разный характер (тупая, жгучая, режущая). Самая тяжелая боль — гиперпатическая, она очень интенсивная и возникает в ответ даже на незначительные раздражения.
Кроме боли, в пораженной области может развиться тотальная анестезия (онемение), покалывания, «мурашки», нестерпимый зуд, в результате чего пациенты поступают с сильными расчесами, повреждением кожных покровов. Многие пациенты жалуются на появления чувства тревоги и постоянного беспокойства, из-за сильной боли возникает бессонница, снижается аппетит и даже развивается депрессия.
Такие последствия возникают, если лечение было запоздалым, либо у организма очень ослаблен иммунитет.
— Что назначают при постгерпетической невралгии?
— Назначают трициклические антидепрессанты, антиконвульсанты, для снятия болевого синдрома.
Обычные анальгетики и противовоспалительные средства в этом случае являются неэффективными. Поэтому назначают опиоидные анальгетики.
Местно применяют Капсаицин — это настойка из жгучего красного перца. Ее наносят на кожу в течение дня (3-5 раз). Под действием препарата происходит истощение болевой импульсации, и боль постепенно стихает.
В состав комплексного лечения (помимо лекарств) входят физиотерапия, иглорефлексотерапия, чрескожная нейростимуляция (стимуляция нервной системы при помощи слабого электрического сигнала).
Постгерпетическая невралгия: симптомы и лечение после герпеса
Клиническая характеристика периодов опоясывающего лишая

Самочувствие человека и характер высыпаний зависят от стадии заболевания. Основные периоды герпетического поражения следующие:
продромальный период характеризуется подъемом температуры, ознобом, недомоганием, артралгией и миалгией. Постепенно к вышеизложенным симптомам присоединяются боль, жжение и покалывание на определенном участке кожного покрова. Чаще всего, подобные проявления возникают по ходу межреберного нерва с одной стороны грудной клетки, реже на лице или конечностях. Боли могут быть постоянными или периодическими, сопровождаться повышенной чувствительностью кожи к прикосновениям;
острая стадия начинается с 4-5 дня периода продромы. Данный период дебютирует с поднятия температуры до фебрильных цифр (38 градусов и выше) и усиления болевого синдрома. Появление высыпаний начинается с образования папул, через пару дней папулы превращаются в везикулы, которые могут сливаться между собой. Везикулярный период длится до 4 дней, если везикулы продолжают образовываться спустя неделю, это может говорить о наличии иммунодефицитного состояния;
стадия формирования пустул начинается через 5 дней после появления первых везикул. В течение следующих 4-5 дней пустулы переходят в болезненные язвочки с образованием корочек;
последний период – выздоровления, характеризующийся регенерацией поврежденного кожного покрова
Стоит обратить внимание, что и в этом периоде не происходит утихание боли. Острая фаза болевого синдрома длится около 30 дней, а в хронической фазе — около 120 суток
Она может носить различный характер, что может затруднять постановку диагноза и имитировать болезни внутренних органов. Если боль не проходит в течение 120 дней, это может говорить о развитии осложнений после опоясывающего герпеса, например, постгерпетической невралгии.
Данная клиническая картина относится к типичному течению опоясывающего лишая. Однако, кроме обычной формы заболевания, существуют атипичные:
- абортивная (более легкая) – при данном типе заболевания стадии проявляются не так ярко, а симптомы носят стертый характер. Кроме того, может отсутствовать образование пузырьков и язвочек;
- буллезная – характеризуется появлением пузырей большого размера (булл) до нескольких сантиметров в диаметре;
- геморрагическая форма – пузырьки наполнены кровянистым содержимым. Это происходит из-за глубокого поражения кожи с вовлечением в процесс сосудов и их повреждением;
- некротический тип заболевания – появление участков некроза кожи. После заболевания такой формы остаются многочисленные рубцы, что следует относить к последствиям опоясывающего лишая;
- генерализованная (диссеминированная) — высыпания могут распространиться по всему телу с двух сторон, а также привести к нарушению работы внутренних органов.
Атипичные формы заболевания требуют использования лабораторных методов диагностики для подтверждения диагноза, а также постоянного контроля за ходом лечения, так как могут привести к развитию различных осложнения после опоясывающего герпеса на теле.
Менингит
Передается воздушно-капельным путем. Такое опасное заболевание часто вызывает осложнения в виде нарушения чувствительности. Случается также повторное заражение.
Предшественником болезни чаще всего бывают высыпания на теле и симптомы ОРВИ. У больного опоясывающим лишаем повышается температура, появляются боли в спине, болит голова. Возникает непереносимость света, тошнота со рвотой. Появляется агрессивность, судороги, чувствительность к разным прикосновениям.
Лихорадка чаще всего проходит в два этапа: после резкого повышения температуры наступает улучшение, но потом, через 3–5 дней, она снова может подняться.
Правильный уход за пораженной кожей при опоясывающем лишае

 Чтобы лечение проходило успешней, помимо приема препаратов нужно уметь правильно ухаживать за пораженной кожей. Это поможет облегчить сильный зуд и значительно уменьшить болезненность.
Чтобы лечение проходило успешней, помимо приема препаратов нужно уметь правильно ухаживать за пораженной кожей. Это поможет облегчить сильный зуд и значительно уменьшить болезненность.- дважды в день кожу с высыпаниями промывать под проточной водой с мылом;
- во время лечения носить только одежду свободного кроя, чтобы не травмировать кожу;
- прикладывать холодные компрессы, которые помогут уменьшить зуд;
- при помощи стерильной эластичной повязки можно закрыть пораженный участок (если он занимает небольшую площадь).
Личная гигиена и несложный уход за очагами поражения приблизят скорейшее выздоровление.
Избавиться от заболевания можно только с помощью комплексной терапии. Перед началом лечения обязательно нужно проконсультироваться с врачом и подтвердить предполагаемый диагноз.
Последствия Варицелла зостер для женщин
Напомним, ОЛ вызывает герпевирус, уже присутствующий в организме. Он опасен для людей вообще, а для женщин особенно. Снижение иммунитета влечет за собой нарушение менструального цикла, осложненные роды, патологии и пр.

Осложнения после ОЛ у женщин гораздо более обширные, чем у мужчин. Среди основных можно назвать:
- Острый неврит – воспалительное заболевание периферического нерва, проявляющееся болью по ходу нерва, нарушением чувствительности и мышечной слабостью в иннервируемой им области.
- Поперечный миелит – общее название разных воспалительных процессов спинного мозга. Симптомы напрямую зависят от уровня и степени поражения. Чаще всего это боль, паралич, расстройство тазовых функций, нарушение чувствительности и пр.
- Менингоэнцефалит – тяжелейшее заболевание, сопровождающееся воспалением оболочек и вещества головного мозга, может затронуть спинной мозг, вызывая необратимый паралич, в редких случаях – летальный исход.
- Глазные болезни — глаукома, блефарит, кератит, конъюнктивит, поражение зрительного нерва, слепота. Все это последствия глазного герпеса.
- Бактериальные инфекции на фоне нарушений рубцевания тканей – наблюдается развитие гнойных процессов, гангрен.
- Нарушение двигательной активности – при поражении двигательных нервов больной с трудом передвигается, со временем мышцы атрофируются, сопровождается сильными болями.
Наряду с этим могут быть диагностированы пневмония, гепатит, цистит, пиелонефрит и др. Все это следствие сниженного иммунитета на фоне побочных заболеваний и собственно опоясывающего герпеса. При отсутствии лечения или несвоевременном приеме чревато тяжелейшими осложнениями вплоть до смерти пациента.
Клинические проявления
Инкубационный период при опоясывающем герпесе может протекать от нескольких месяцев до нескольких лет.
После снижения иммунитета и активации вируса развивается продромальный период (начальная стадия) болезни. Герпес проявляется болью в пределах одного участка кожи по ходу нервных промежутков. Болезненные ощущения могут быть постоянными или прерывистыми, носят колющий, жгучий, пульсирующий характер. Провоцируются и усиливаются при прикосновении, умывании, дуновении холодного ветра. У некоторых больных преобладает зуд и ощущение ползания мурашек по телу.
Симптомы продромы возникают за 3-4 дня до появления изменений на коже и могут сохраняться в течение недели и дольше. У части больных повышается температура тела до 37-38 ℃, возникают головные боли, слабость, снижается аппетит.
Первыми признаками опоясывающего герпеса являются розовые пятна, появляющиеся на коже вдоль нервных корешков. Они существуют непродолжительное время и быстро переходят в скопление мелких узелков. Через 1-2 дня на их месте возникают пузырьки, заполненные прозрачной или мутной жидкостью. По мере созревания (в течение 4-5 суток) они вскрываются, оставляя после себя болезненные эрозии и язвочки, которые покрываются желтовато-коричневыми корочками.
Высыпания возникают волнообразно, обычно каждые 7-10 дней. Большинство элементов герпетической сыпи сосредоточено на лице, в области грудной клетки, реже заболевание поражает конечности, слизистые оболочки рта, глаз. Как и в период начальных изменений, сыпь сопровождается сильным зудом, жгучей болью, нарушением общего самочувствия и лихорадкой, наблюдается увеличение лимфоузлов.
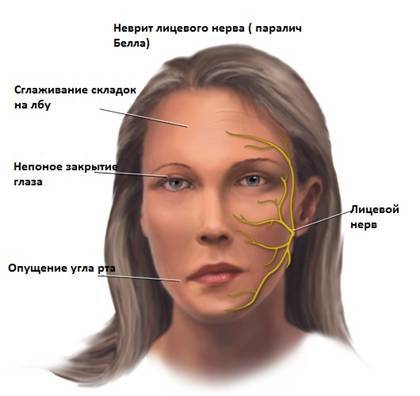
Дополнительными признаками опоясывающего герпеса являются парез (отсутствие движения) в конечностях, что может быть связано с нарушением функции двигательных корешков, параличом Белла (периферическое поражение лицевого нерва), синдромом Рамсея-Ханта (проявляется асимметрией лица, изменением вкуса, нарушением слюноотделения, слезотечением, герпетическим поражением уха с больной стороны). Если больной расчесывает зудящие пузырьки, герпес зостер может осложниться вторичной бактериальной инфекцией.
Восстановление начинается на 20-90 день болезни. По мере выздоровления перестают появляться новые высыпания, кожа очищается, корочки отпадают, оставляя после себя участки депигментации. Однако болевой синдром может сохраняться еще длительное время.
Симптомы постгерпетической невралгии
 При опоясывающем герпесе после исчезновения сыпи болевые ощущения могут сохраняться еще несколько недель.
При опоясывающем герпесе после исчезновения сыпи болевые ощущения могут сохраняться еще несколько недель.
Под постгерпетической невралгией принято понимать боль, сохраняющуюся после заживления высыпаний. Боль может ощущаться больным от 3-4-х недель до нескольких лет. В среднем, этот вид невропатической боли существует около года.
Какой характер носит боль? Она может быть нескольких видов:
- постоянная. Боль обычно имеет тупой, давящий, глубинный характер с оттенком жжения;
- периодическая. Эта разновидность боли проявляется простреливающей, колющей, действующей словно «удар током»;
- аллодиническая. Эта боль внезапная, жгучего характера, которая возникает в ответ на незначительное прикосновение, как неадекватная реакция на внешний раздражитель. Например, касание одежды может вызывать подобные ощущения.
У одного больного могут наблюдаться все три типа боли одновременно.
Боль распространяется по ходу пораженных нервных проводников, то есть ощущается там, где была локализована сыпь, хотя на коже при этом нет никаких проявлений.
Помимо болей, в пораженной области могут возникать и другие сенсорные ощущения, которые, тем не менее, также доставляют неприятные ощущения. Это могут быть:
- зуд;
- онемение;
- покалывание, чувство ползания мурашек, наличия инородного тела («сидит какое-то насекомое», «что-то прилипло» и так далее).
Обычно пораженная область обладает повышенной чувствительностью к любым прикосновениям (хотя при этом может ощущаться онемение самой кожи).
Хотя основным проявлением болезни является только лишь боль, она вызывает изменения в других сферах жизни человека, нанося ему вред. Болевые ощущения провоцируют:
- снижение физической активности;
- бессонницу;
- хроническую усталость;
- снижение аппетита и, в связи с этим, даже массы тела;
- состояние тревоги и постоянного беспокойства, что в ряде случаев заканчивается депрессией;
- снижение социальной активности.
Как видим, постгерпетическая невралгия приводит к снижению качества жизни больного человека. Поэтому необходимо с ней активно бороться. Для этого прибегают к помощи лекарственных средств.
Что такое постгерпетическая невралгия и как ее лечить
Развитие чувства болезненности при герпесе Зостер обусловлено нарушением нормального функционирования нервных окончаний, чувствительность которых значительно увеличивается.
- Болевые импульсы могут быть колющими, пульсирующими, стреляющими, регулярными или приступообразными.
- Чувство болезненности может дополнять головная боль, повышенная температура, ухудшение общего самочувствия, развитие миалгии.
- Интенсивность болевых импульсов усиливается у пациентов старших возрастных групп.
Герпес и боль в пояснице могут быть тесно связаны между собой, в том случае, если именно в этой области локализован инфекционный возбудитель. Даже легкие прикосновения провоцируют боль при опоясывающем герпесе, а также чувство жжения в том месте, где поражения нервные окончания.
Постгерпетическая невралгия МКБ 10 (В02.2) – состояние, сопровождающееся интенсивными болевыми импульсами после перенесенного обострения герпес Зостер. Возникает примерно у 12-22% пациентов, может отличаться несколькими типами болевых ощущений:
- Постоянными, глубокими, давящими, жгучими или тупыми.
- Периодическими, спонтанными, стреляющими, колющими.
Постгерпетическая невралгия (код по МКБ 10 — G053) — распространенное осложнение опоясывающего лишая, сопровождающееся болевым синдромом. Патология не представляет опасности для человеческой жизни, но при этом вызывает сильный дискомфорт, мешает полноценной работе и отдыху.
После опоясывающего лишая вирус герпеса продолжает оставаться в организме в латентном виде и локализуется в сенсорных ганглиях спинномозговых нервов. Вирус может перейти в активное состояние и вызывать высыпания и болевые импульсы. Нервные проводники не способны передавать адекватный сигнал от кожи к мозгу.
- Люди, достигшие 60 лет. У пожилых людей заболевание проявляется чаще, чем у детей и взрослых до 60 лет.
- Пациенты со сниженным иммунитетом, больные СПИДом.


В своем развитии данное заболевание проходит 2 фазы:
- острую — сопровождается появлением на коже высыпаний;
- подострую — кожа очищается от сыпи.
Затем начинается фаза самой невралгии с характерными для этого заболевания признаками.
Симптомы
Главный признак постгерпетической невралгии — это боль, имеющая различную степень интенсивности. Даже после исчезновения высыпаний она не проходит и может иметь различный характер:
- постоянная — тупые давящие ощущения могут сопровождаться жжением;
- периодическая — пациент испытывает «стреляющую» боль;
- внезапная — ощущения возникают только при контакте с внешним раздражителем, в зоне поражения увеличивается чувствительность, иногда появляются онемения и покалывания.
Возможно проявление всех трех видов боли одновременно. К признакам герпетической невралгии также относятся: головная боль, кожный зуд, мышечная слабость. В редких случаях возможен паралич.
Человек теряет социальную активность. Наблюдается потеря аппетита.
Причины
Невралгия считается отдаленным следствием такого заболевания, как ветрянка, или ветряная оспа, возбудителем которой является герпес Зостер. Следствием ветрянки может стать опоясывающий лишай, способный привести к развитию невралгии.
Постгерпетическая невралгия
Постгерпетическая невралгия оказывает значительное отрицательное влияние на качество жизни и функциональный статус пациентов, у которых могут развиваться аффективные расстройства в виде тревожности, депрессии, а также нарушения социальной активности, сна, аппетита. Учёт всех этих факторов очень важен в терапии больных с постгерпетической невралгией.
После перенесённой ветряной оспы вирус Herpes zoster остаётся в организме в латентном состоянии, локализуясь преимущественно в сенсорных ганглиях спинномозговых нервов и тройничного нерва. При реактивации вирус вызывает образование характерной везикулярной сыпи и появление боли в зоне иннервации соответствующего нервного корешка.
Симптомы постгерпетической невралгии
У 50% больных сыпь локализуется на туловище, у 20% — на голове, у 15% — на руках, у 15% — на ногах. Через несколько дней сыпь трансформируется в пустулёзную, затем образует корочки и к концу 3-4-й нед исчезает. Тем не менее у многих пациентов после исчезновения сыпи в зоне поражённого дерматома на протяжении нескольких месяцев и даже лет сохраняются сильные боли. Это патологическое состояние называют постгерпетической невралгией (ПГН). Особенно часто герпетическая невралгия развивается у больных в возрасте старше 60 лет (50%). Боли связаны с воспалительными изменениями ганглиев задних корешков спинного мозга и периферических нервов (ведущие патофизиологические механизмы — эктопическая активность, экспрессия натриевых каналов на мембранах нервных клеток, а также центральная сенситизация).
У пациентов с постгерпетической невралгией возможны 3 типа болей: постоянная, глубокая, тупая, давящая или жгучая; спонтанная, периодическая, колющая или стреляющая («удар током») и аллодиническая (острая, поверхностная, жгучая, обычно возникающая при лёгком прикосновении).
У большинства пациентов боль, связанная с постгерпетической невралгией, уменьшается в течение 1-го года. Тем не менее у части больных она может сохраняться годами и даже в течение всей оставшейся жизни.
Лечение постгерпетической невралгии
В плане лечения постгерпетической невралгии важную роль играет своевременное лечение герпеса в остром периоде с помощью противовирусных средств (ацикловир, фамцикловир и валацикловир). Исследования показали, что все З упомянутых препарата уменьшают боль, связанную с опоясывающим герпесом, и риск развития постгерпетической невралгии. Для симптоматической терапии боли, ассоциированной с постгерпетической невралгией, используют антидепрессанты, местные анестетики и антиконвульсанты.
Чаще всего применяют трициклические антидепрессанты (амитриптилин в дозе до 150 мг/сут)
С учётом преимущественно пожилого возраста пациентов с постгерпетической невралгией при назначении трициклических антидепрессантов важно строго учитывать их побочные эффекты.
В нескольких рандомизированных исследованиях продемонстрирована эффективность лидокаиновых пластин. Трансдермальное поступление местного анестетика непосредственно в область локализации боли позволяет эффективно купировать болевой синдром
В отличие от препаратов, применяемых для местной анальгезии в виде мази или геля, данная лекарственная форма имеет неоспоримое преимущество в удобстве применения (пластина легко наклеивается на место боли, не пачкает одежду и др.). Кроме того, пластины защищают болевую зону от внешних раздражителей (прикосновения одежды и т.д.), что очень важно, так как у большинства пациентов имеет место аллодиния. Нежелательные побочные реакции в виде кожных реакций (зуда и покраснения кожи) обычно самопроизвольно исчезают в течение нескольких часов после прекращения лечения. Другой местный препарат — капсаицин — в настоящее время используют редко, так как в начале лечения он обычно усиливает боль за счёт активации ноцицептивных А5- и С-волокон (обезболивание возникает позже за счёт десенситизации ноцицепторов в периферических терминалях чувствительных нервов).
Из антиконвульсантов в лечении постгерпетической невралгии наиболее эффективными оказались габапентин и прегабалин. Габапентин назначают в дозе 300 мг в 1-й день, 600 мг (в 2 приёма) на 2-й день, 900 мг (в 3 приёма) на 3-й день. При необходимости дозу повышают до 1800-3600 мг/сут (в 3 приёма). Рекомендуемая доза прегабалина составляет от 75 до 150 мг 2 раза в день или от 50 до 100 мг 3 раза в день (150-300 мг/сут). При отсутствии удовлетворительного эффекта через 2-4 нед лечения дозу повышают до 600 мг/сут.
Чем лечить опоясывающий герпес подробно о препаратах
Лечение герпеса Зостера всегда подразделяется на три этапа. Это:
- подбор этиотропных препаратов;
- назначение патогенетического лечения;
- симптоматическая терапия.
Воздействие на вирусные частицы
Этиотропное лечение герпеса Зостера заключается в применении специфических противовирусных препаратов.
К этиотропным препаратам лечения при опоясывающем лишае относятся:
- Ацикловир – по 5 раз в день. Длительность терапии – не менее 7 дней. Среднее время лечения – 10 дней. В тяжёлых случаях, при лечении инфекции в условиях стационара, препарат вводят внутривенно.
- Валацикловир принимают 3 раза в сутки. Длительность терапии – 7 дней.
- Пенцикловир. Выпускается в форме таблеток. При опоясывающем лишае длительность терапии составляет 7 дней.
Выше указаны названия основных лекарственных средств. Торговые названия препаратов могут отличаться.
Многие противовирусные средства выпускаются в форме мазей. Их можно наносить на высыпания, но только в том случае, если человек находится на домашнем или стационарном лечении. После нанесения на кожу этой формы медикаментов нельзя надевать одежду – это может вызвать эффект парника и привести к развитию вторичной бактериальной инфекции.
Подбор конкретного медикаментозного препарата и его дозировку в каждом случае осуществляет исключительно лечащий врач.
Патогенетические средства
Подбор медикаментов при опоясывающем герпесе осуществляется с учётом клинической картины
При этом очень важно воздействовать на все этапы воспалительного процесса:
- В качестве дезагрегантной терапии назначают Дипиридамол. Препараты этой группы воздействуют на тромбоциты и препятствуют тромбообразованию. Вместо Дипиридамола может назначаться Аспирин, Клопидогрель либо Тикагрелор.
- Для дегидратационной терапии используют мочегонные средства. Наиболее эффективными считаются Фуросемид и Торсид. При их применении необходимо учитывать состояние почек и контролировать уровень калия в организме.
- Иммуномодуляторы нормализуют реакцию собственных клеток иммунной системы. Препаратами выбора являются Азоксимера бромид, Продигиозан, а также Имунофан.
В лечение постгерпетической невралгии оправдано применение таких средств, как витамины группы В. Они могут либо приниматься человеком перорально, либо вводиться медицинским персоналом внутримышечно. Использование лекарств данной группы при опоясывающем лишае позволяет улучшить нервно-мышечную проводимость и уменьшить болевой синдром.
Симптоматическая терапия
Лечение Herpes Zoster должно проводиться с учётом клинических проявлений у каждого конкретного человека. Симптоматическая терапия позволяет избавиться от неприятных проявлений заболевания. При лечении симптомов, чаще всего используют следующие лекарства:
- Противовоспалительные препараты. Обладают жаропонижающим действием. Они не только уменьшают воспалительный процесс, но и улучшают самочувствие человека. Назначаются Ибупрофен, Парацетамол, Нимесулид.
- Для уменьшения выраженности болевого синдрома используют Пирилен. Препарат назначается невропатологом. Курс терапии — 4 дня.
- Антигистаминные средства позволяют уменьшить зуд и снизить интенсивность покраснений. Препаратами выбора являются Эриус, Супрастин, Лоратадин, Димедрол.
Людям, страдающим язвенной болезнью желудка или двенадцатипёрстной кишки в острой форме приём противовоспалительных средств противопоказан! Если данные заболевания находятся в фазе клинической ремиссии, нестероидные противовоспалительные средства в лечении герпеса Зостера могут применяться только под прикрытием Пантопразола или Омеза.
Постгерпетическая невралгия
Самый распространенный «побочный эффект» опоясывающего герпеса. Сопровождается сильными болями даже после того, как зажили все пузыри. Причина постгерпетической невралгии – поражение нервных волокон, что приводит к острой боли ровно в том месте, где и был лишай.
В группе риска пациенты старше 60 лет, у которых поврежденные нервные волокна восстанавливаются крайне медленно и продолжают долгое время болевые импульсы в ЦНС. Помимо боли отмечается потеря чувствительности в местах высыпаний.
Симптомы герпетической ПГН могут быть разными, что зависит от возраста, состояния больного и эффективности лечения. Часто отмечаются такие признаки:
- болевые симптомы;
- онемение в местах высыпаний;
- потеря чувствительности;
- покалывание и онемение конечностей;
- парестезия — жжение, покалывание, ползание «мурашек» в местах поражений.
Симптомы могут встречаться как по отдельности, так и группами. Наряду с этим у пациентов отмечается аллодиния – боль вследствие воздействия раздражителей, обычно ее не вызывающих. Подобная тактильная боль проявляется только после направленного воздействия на кожные покровы.
Как снять боль
Для купирования болевого синдрома понадобится длительное время и терпение самого пациента. Специалисты в терапию включают различные лекарственные препараты.
Нестероидные противовоспалительные средства
Препараты, принадлежащие к данной группе лекарств, направлены на уменьшение боли, отечности, воспаления и снижения прилива лимфы и крови к пораженным участкам кожи.
 Врач может прописать:
Врач может прописать:- Кеторалк. Обладает анальгезирующим и противовоспалительным эффектом. Лекарство пьют по 1 таблетке каждые 6 часов. Лечение не должно длиться более недели. Сниженные дозировки назначаются пациентам, вес которых меньше 50 кг или если возраст превышает 65 лет.
- Напроксен. Обладает такими действиями, как болеутоляющее, противовоспалительное и жаропонижающее. Принимать следует по 1 таблетке дважды в день.
- Ибупрофен. Снимает воспалительный процесс и уменьшает боль. Принимать нужно по 1 таблетке (дозировка 200 мг) трижды в день. Первую таблетку следует пить утром на пустой желудок, последующие два приема (в обед и вечером) после приема пищи.
Наркотические анальгетики
 Препараты из этой группы применяются в самую последнюю очередь и только в тех случаях, когда другие лекарства не приносят видимых результатов.
Препараты из этой группы применяются в самую последнюю очередь и только в тех случаях, когда другие лекарства не приносят видимых результатов.Среди наркотических анестетиков выделяют:
- Оксикодон. Назначается для лечения невралгии тяжелобольным. Снимает болезненные приступы, блокирует раздраженные окончания нервных волокон. Дозировку и курс терапии назначит лечащий врач.
- Трамадол. Препарат снимает боль. При легком течении болезни длительность терапии продолжается несколько дней, в тяжелых ситуациях Трамадол используется более длительный период. Все укажет врач.
Подобные медикаменты важно применять в точно указанной дозировке. В ином случае у пациента может возникнуть привыкание к лекарству
Физиотерапевтические методы
В острый период развития заболевания назначаются методы физиотерапии. Процедуры направлены на уменьшение болезненности, воспалительного процесса и улучшения кровообращения, что способствует ускорению регенерации поврежденных тканей.
Среди физиопроцедур выделяют:
- дециметровые волны;
- транскраниальная электростимуляция;
- ИК-лазерная терапия;
- ультрафиолетовое облучение;
- магнитотерапия.
Для борьбы с вирусом, независимо от стадии, в сочетании с назначенной физиотерапевтической процедурой, нужно будет приобрести по рецепту врача препараты для укрепления иммунной системы, противовирусные и обезболивающие лекарства.
Местные обезболивающие препараты и мази
 Существует несколько способов уменьшить боль, и среди них средства для наружного применения.
Существует несколько способов уменьшить боль, и среди них средства для наружного применения.Препараты для обезболивания местного действия:
- Мази с лидокаином, например, Герпеферон. Наносится на высыпания 4-5 раз в день.
- Анальгезирующие мази, например, Ацикловир, Виворакс или Зовиракс.
- Лидокаиновые скотч. Использовать можно только тогда, когда исчезнет сыпь.
Иммуномодуляторы
Чтобы вирус начал свое развитие в организме человека, для этого должны снизиться защитные силы, то есть иммунитет. Укрепление иммунной системы поможет побороть активность патогенна и, тем самым, улучшить общее самочувствие.
 Иммуномодуляторы при опоясывающем лишае:
Иммуномодуляторы при опоясывающем лишае:- Арбидол;
- Неовир;
- Циклоферон;
- Виферон (ректальные свечи).
Вместе с назначенным препаратом рекомендуется пропить курс витаминных комплексов.
Как обезболить народными средствами
Если на коже есть пузырчатые высыпания или язвочки, использовать следует те методы домашней медицины, которые не повредят целостности сыпи и не занесут инфекцию.
- Древовидное алоэ. Срезать самый зрелый мясистый лист, вымыть и удалить колючки. Разрезать его вдоль и приложить к пораженной коже. Если же площадь с высыпаниями большая, тогда можно смазать соком алоэ. Промыть водой после впитывания.
- Лед. Компрессы со льдом помогут уменьшить сильную боль жгучего или режущего характера. Ледовые кубики поместить в пакет и завернуть в сухое полотенце. Приложить на 5-6 минут.
- Лечебные ванны. В стакане воды размешать 3-4 ст.л. крахмала. Промывать сыпь полученным раствором несколько раз в день.
Нужно принять во внимание, что народные методы могут служить только дополнением к основному лечению
Чем опасен опоясывающий герпес для беременных
Об опасности краснухи в период беременности знают многие, а последствия опоясывающего лишая в разы страшнее. Основной удар приходится на еще нерожденного малыша. Попадая к матери, вирус мигрирует и переходит к плоду. Это чревато необратимыми поражениями:
- головного и спинного мозга;
- центральной нервной системы;
- органов слуха и зрения;
- общего состояния ребенка.

Если лишай ПГН появляется в первом триместре, может произойти самопроизвольный выкидыш. Если беременность сохранить, велик риск развития патологий, в том числе атрофия конечностей, коры головного мозга, паралич, судороги и пр.
Во втором и третьем триместре – преждевременные роды, смерть плода, тяжелые патологии, несовместимые с жизнью. У сохраненных детей могут быть гепатит, пневмония или энцефалит.
В группу риска не попадают только те женщины, кто до беременности переболел ветряной оспой и обрел стойкий иммунитет. Имеющиеся в крови антитела защитят и малыша.
Часто у беременных наблюдается дыхательная недостаточность как осложнение после постгерпетической невралгии. Патологическое состояние, при котором не обеспечивается поддержание нормального газового состава крови, опасно не только для самой женщины, но и для ребенка. При регулярной искусственной вентиляции легких прогноз для матери и малыша будет благоприятным.
Медицинская помощь
Для подтверждения диагноза достаточно факта перенесенного опоясывающего лишая. Даже если кожных высыпаний уже нет, но есть указание на имевшийся герпес, невралгию можно установить благодаря характерным признакам.
Каких-либо специфических методов исследования нет, можно лишь использовать серологические методы для обнаружения антител к вирусу 
 герпеса.
герпеса.Основным лечением является прием противовирусных препаратов. Применять можно обычный Ацикловир в стандартной дозировке 200 мг 5 раз в день. Но эффективнее действуют его производные — Ганцикловир, Валацикловир, Фамцикловир. Они назначаются в дозировке 500 мг 2-3 раза в день.
Чем раньше начато лечение опоясывающего лишая, тем быстрее проходят боли при постгерпетической невралгии. Но если боль остаётся, назначается симптоматическое лечение.
Обычные обезболивающие препараты в таком случае не помогают. Боль будет продолжаться, пока не восстановится миелиновая оболочка нерва.
Для ослабления выраженности болевого синдрома используются следующие препараты:
Антидепрессанты — Амитриптилин. Действие антидепрессантов связано с подавлением восприятия боли
Препарат с большим количеством побочных действий, поэтому назначается с осторожностью, особенно пожилым пациентам.
При поражении тройничного нерва положительный эффект оказывают препараты из группы противоэпилептических — Карбамазепин и Габапентин. Эти препараты уменьшают количество медиатора в нервных окончаниях, вследствие чего снижается проведение болевого импульса
Препараты легко переносятся, поэтому могут быть назначены для лечения пожилых людей.
Используется и местное лечение — кремы и пластыри с содержанием лидокаина (Эмла, Версатис). Обезболивающий эффект длится 5-6 часов.
Если же ни один из способов не оказывает эффекта, боли сохраняются и нарушают психическое состояние человека, приходится прибегать к использованию опиоидных анальгетиков — Морфин и Метадон.
Иногда к лечению добавляют гормональные препараты — Дексаметазон и Метилпреднизолон. Механизм их положительного действия при постгерпетической невралгии не доказан, но совместное их применение с вышеперечисленными препаратами даёт уменьшение болевых ощущений.
Положительный эффект оказывают физиотерапевтические методы — УВЧ, электрофорез лекарственных препаратов, массаж.
В последнее время разрабатываются инвазивные методики лечения. Применяется введение в область пораженного нервного узла Дексаметазона и Лидокаина, межпозвоночные блокады раствором Новокаина. Как экспериментальное лечение используется стимуляция спинномозговых нервов электрическим импульсом.
Существуют и такие способы лечения, как гипноз и медикаментозный сон.
Герпес на нервной почве | Вирус Герпес
admin Главная страница » Герпес Просмотров: 2444 Загрузка…
Загрузка…Герпес на нервной почве действительно может появляться, но только как второстепенный дефект. Как известно, большинство нарушений организма проявляются после стрессовых ситуаций или затяжных депрессий.
Проявление герпеса
С каждым годом заражение вирусом Herpesvirales, то есть ползучим герпесом, поражает десятки тысяч новых граждан по всему земному шару. Раньше, появляющиеся волдыри и сыпь на лице или в интимном месте люди принимали за обычное неудобство и косметический дефект.
Немного изучив данный вопрос, можно понять, что заболевание находится в организме человека всю его жизнь.
Возбудитель инфекции герпеса имеет свойство проявлять постоянство и на время «засыпать» в клетках крови, чтобы потом рецидивировать, даже на фоне обычных психологических расстройств (стресс, страх, депрессия).
Конечно, сложно поверить в то, что простудная инфекция способна возникать по причине психосоматических сбоев, но подобный факт доказан учеными.
1 тип герпеса
Стандартное место возникновения – губы и носогубная складка. Заразиться человек может еще в младенческом возрасте. Болезнь может не проявиться до 12 лет.
Особенности первичного Herpesvirales:
- Развиваются проблемы с центральной нервной системой.
- Ухудшается структура и функционирование иммунной системы.
- Помимо этого, герпес способен проникать в нервные клетки. Влияние герпеса на нервную систему давно доказано системой здравоохранения. Именно поэтому, при возникновении сыпи на губах следует внимательно следить за ЦНС.
Первичная форма инфекции настолько непонятна для человеческих клеток, что они на данном этапе не способны вырабатывать антитела на борьбу с чужеродными организмами.
Симптомы 1 группы вируса:

Герпес и нервная система
2 вирусный тип
Классифицируется, как половой герпес или высыпания на интимных органах мужчин и женщин. Основная причина возникновения – незащищенный сексуальный контакт, неразборчивость в половых партнерах. К сожалению, инфекция способна проникать даже через презерватив.
Признаки:
- Красные зудящие пятна.
- Болезненные зоны в интимных местах, например, между складок.
- Волдыри с жидкой или гнойной средой внутри.
- Болезненные язвочки.
- Воспаление интимных узлов.
- Ухудшение самочувствия, повышение температуры тела.
3 тип вируса
Характеризуется подобное заражение, как инфекция ветряной оспы. Неврологический герпес или физический вирус Herpesvirales способен стать возбудителем ветрянки в детстве и опоясывающей микроспории, то есть лишая.
Эпштейн-Барра или 4 тип
Вирус Эпштейн-Барра иногда является причиной проявления у человека с иммунодефицитом инфекционного мононуклеоза.
Это заболевание является серьезной патологией, угнетающей работу иммунитета и поражающей слизистую ротовую полость, а также лимфатические узлы. По статистике инфекция распространяется примечательно с 14 до 25 лет.
Симптомы после инкубационного периода:
- Повышение температуры тела.
- Лихорадка, озноб.
- Признаки ангины.
- Увеличенные лимфоузлы.
- Увеличенная селезенка и печень.
5 тип герпеса
Вирус способен инфицировать людей, вызывая у них цитомегалию (цитомегаловирус). Значительной симптоматики не наблюдается, но при ослаблении иммунной системе может немного ухудшить состояние больного.
6-7 вид вируса
Первым делом у детей или взрослых возникает кожная сыпь, а также незначительное повышение температуры тела.
Высыпания при этом способны проявиться на любом участке кожи – руки, спина, губы, половые органы. Данный тип серьезно сказывается на работе ЦНС, вследствие чего появляется хроническая усталость.
8 форма
Вирус герпеса 8 типа инфицирует кровяные тельца — лимфоциты, но при этом долгое время не заявляет о себе.
Пути заражения:
- от плаценты к ребенку;
- в момент операции по пересадке органов;
- во время лучевой терапии.
Причины появления герпеса
Проникая в человеческий организм, вирус проходит по венозным путям, заражая здоровые органы, а также инфицируя клетки нервов их генную структуру.
симптомы, длительность болевого синдрома, лечение
Постгерпетическая невралгия тройничного и других нервов – распространенное осложнение герпетической инфекции, вызванной вирусом герпеса 3 типа. У больного появляется зудящая сыпь на коже по ходу иннервации, которая приносит дискомфорт и снижает качество жизни. Для лечения используют лекарственные средства из группы антиконвульсантов и антидепрессантов. Прогноз при невралгии благоприятный.
Общая информация

Герпетическая инфекция, вызванная вирусом герпеса 3 типа (вирус Зостер), возникает у взрослых и детей. При первичном попадании в организм, возбудитель вызывает ветряную оспу. Несмотря на лечение, вирусные частицы сохраняются в структурах нервной системы на всю жизнь. При этом, какие-либо симптомы заболевания отсутствуют.
Перенесенная инфекция вирусом герпеса 3 типа может повторно обостриться. В этом случае на коже возникает зудящая сыпь, которая сопровождается болевыми ощущениями по ходу пораженного нерва. Опоясывающий лишай на фоне противогерпетических препаратов проходит в течение 7-10 дней, но боль остается. Это состояние и является постгерпетической невралгией.
Причины возникновения
Высокий риск развития постгерпетической невралгии наблюдается у пожилых людей в возрасте старше 60 лет. Основное условие для возникновения патологии – перенесенная ранее герпетическая инфекция 3 типа. Вероятность появления осложнений со стороны нервной системы у людей среднего возраста достигает 10%. При достижении 70 лет – 75%.
Изменения в нервных структурах развиваются на фоне провоцирующих факторов. Это:
- иммунодефицитные состояния, в том числе ВИЧ-инфекцию и инфекционные болезни, вызванные другими возбудителями;
- обширные очаги поражения кожи герпетической инфекцией;
- позднее начало приема противовирусных лекарств.
Патогенез поражения изучен плохо. В медицине считают, что длительное нахождение вируса герпеса 3 типа в организме приводит к неправильному ответу иммунной системы на возбудителя. Образующиеся вируснейтрализующие антитела начинают взаимодействовать с белками нервных волокон, вызывая невралгию.
Клинические проявления
Постгерпетическая невралгия любой локализации развивается после острой герпетической инфекции. Последняя проходит две последовательные стадии – продромальных явлений и везикулярных высыпаний. Болевые ощущения возникают в продрому и локализуются в области межреберных, тройничного или других нервов. К стадии специфических высыпаний боль усиливается. Это период острой герпетической невралгии.
Постгерпетическая невралгия характеризуется болевым синдромом. Он может возникнуть в любое время, вне зависимости от давности последнего обострения герпетической инфекции. Боль носит различный характер:
- постоянные давящие и тупые болевые ощущения, в некоторых случаях они сопровождаются жжением;
- периодические стреляющие боли;
- болевой синдром, возникающий при прикосновении к коже и ношении одежды (боль сопровождается сильным чувством жжения).
Болевые ощущения сопровождаются и другими проявлениями: зудом, онемением кожи, слабостью в мышцах и быстрой утомляемостью при физической нагрузке, ощущением «мурашек» и покалывания.
Хроническая боль приводит к психическим нарушениям:
Психические расстройства и хронический болевой синдром приводят к снижению социальной и профессиональной адаптации. Больной избегает работы и отказывается от своих хобби.
Поражение тройничного нерва
Герпетическое поражение тройничного нерва – распространенная форма постгерпетической невралгии. Тройничный нерв иннервирует кожу лица, разделяясь на три ветви. При его поражении наиболее часто болевые ощущения локализованы в области нижней челюсти и щеки, и носят односторонний характер. Боль появляется остро, иногда на фоне небольшого жжения и покраснения кожного покрова. Продолжительность – несколько дней.
 Тройничный нерв и его зоны иннервации
Тройничный нерв и его зоны иннервацииОдновременно с болевым синдромом могут возникнуть герпетические высыпания. Первоначально они имеют вид небольших пятен красноватого цвета, расположенные на коже нижней челюсти и нижней части лица, с одной стороны. Постепенно, они превращаются в папулы, в центре которых образуется полость с прозрачной жидкостью. Это стадия везикул. При разрушении их оболочек образуется эрозия, покрытая корочкой.
Поражение седалищного нерва
Седалищный нерв иннервирует область поясницы и нижние конечности. Симптомы его поражения чаще выявляются в пожилом возрасте. Основное проявление постгерпетической невралгии седалищного нерва – боль в спине на уровне крестца, переходящая на наружно-заднюю поверхность бедра, голени и стопы.
Боль может быть режущей, тянущей или стреляющей. При этом у больного возникает корешковая симптоматика, проявляющаяся усилением болевых ощущений при резком изменении положения тела, смехе, кашле и др. Это связано с дополнительным раздражением корешка нерва при его натяжении.
 Седалищный нерв
Седалищный нервПациент принимает специфическую позу – он лежит на спине, подгибая ногу со стороны поражения в колене и поворачивает ее кнаружи. В подобном положении натяжение седалищного нерва и корешков спинномозговых нервов уменьшается, приводя к снижению выраженности боли. При попытке сесть или встать в кровати, больной опирается на руки, затем на здоровую ногу и только после этого опускает пораженную конечность.
При внешнем осмотре в положении стоя выявляется «противоболевой сколиоз» – это поза, которая уменьшает интенсивность неприятных ощущений. Позвоночник искривлен в больную сторону. Это позволяет уменьшить натяжение седалищного нерва. При хроническом сохранении симптоматики наблюдается рефлекторное напряжение мышц поясницы.
В области иннервации седалищного нерва выявляются покалывания и трофические нарушения в виде побледнения или покраснения кожи, а также повышенной потливости. Кожная чувствительность также нарушена.
Поражение межреберного нерва
Невралгия межреберного нерва приводит к одностороннему появлению общей симптоматики невралгии. После обострения герпетической инфекции в области иннервации возникают вышеописанные симптомы, как правило, их интенсивность не меняется в течение дня. При физических нагрузках, кашле, чихании и глубоком дыхании боль становится сильнее. Трофические нарушения мышц и паралич мускулатуры живота и спины не характерны из-за двусторонней иннервации.
 Межреберный нерв
Межреберный нервПомимо местных симптомов, обострение вирусной инфекции сопровождается общей симптоматикой: повышением температуры тела, головной болью, общей слабостью и др. Одновременно с болью или перед ней на коже в области ребер возникают герпетические высыпания по ходу пораженного нерва.
Сколько длится постгерпетическая невралгия?
Болевые ощущения сохраняются 3-4 недели. У 10-20% больных боль наблюдается 2-3 месяца, несмотря на проводимую терапию.
Диагностические мероприятия
Диагностикой заболевания занимается врач-невролог. Обследование проводится по следующему алгоритму:
- Сбор жалоб и анамнеза заболевания. Важно выяснить дату появления опоясывающего лишая, текущие инфекционные заболевания и другие факторы риска.
- При внешнем осмотре проводится оценка состояния кожи в области локализации болевого синдрома. Боль может возникнуть за несколько дней до высыпаний.
- Оценка позы пациента. Для поражения седалищного нерва характерен сколиоз или сгибание пораженной ноги с ее отклонением кнаружи. При неврологическом исследовании, специалист выявляет снижение силы мышц, уменьшение рефлексов, а также расстройство чувствительности.
- Проведение клинического и биохимического анализа крови. Выявляются воспалительные изменения: повышение количества лимфоцитов, ускорение скорости оседания эритроцитов, а также увеличение содержания С-реактивного белка и фибриногена.
- При необходимости проводят инструментальное обследование с УЗИ, компьютерной или магнитно-резонансной томографией. Методы позволяют оценить структуру нервных образований и выявить воспалительные изменения.
- Молекулярные методы диагностики, например, иммуноферментный анализ, имеют ограниченную ценность для врача. Их используют в случае дифференциальной диагностики с другими инфекционными поражениями нервной системы.
Интерпретирует полученные результаты только врач-невролог. Самостоятельные попытки постановки диагноза могут стать причиной начала неадекватного лечения в домашних условиях. Заболевание при этом переходит в хроническую форму и становится причиной прогрессирующих психических расстройств.
Подходы к терапии
Лечение основывается на применении лекарственных средств. Специалисты рекомендуют больным с герпетической инфекцией не дожидаться развития болевого синдрома, а начинать принимать Ацикловир и другие противовирусные средства сразу после выявления специфической сыпи.
Для устранения симптоматики используют антидепрессанты и антиконвульсанты. Среди последних назначают Габапентин и Прегабалин. Препараты уменьшают выраженность болевых ощущений и предупреждают их прогрессирование. Габапентин используют по 300 мг один раз в сутки. На второй день дозировку увеличивают до 600 мг, разделяя ее на два приема. В третий день суммарная доза Габапентина доводится до 900 мг. В последующие дни дозу постепенно увеличивают до 3600 мг в день. После исчезновения симптомов Габапентин принимают в поддерживающей дозировке – 600-1200 мг в сутки. Прегабалин используют в дозировке 150-300 мг каждый день. Это позволяет уменьшить объем используемых лекарственных средств.
 Препараты применяемые в терапии постгерпетической невралгии
Препараты применяемые в терапии постгерпетической невралгииВторая группа медикаментов – циклические антидепрессанты: Амитриптилин, Доксепин или Нортриптилин. Их используют при сочетании невралгии с депрессией, тревожным расстройством или нервной возбудимостью. Антидепрессанты назначаются в терапевтических дозировках.
В качестве дополнительных препаратов назначают пластыри с Лидокаином или Капсаицин. Пластыри (Версатик и др.) используются местно. После нанесения их оставляют на целый день. Лидокаин оказывает местное обезболивающее действие и устраняет зуд. Местные анестетики не используются у больных с аллергией и индивидуальной непереносимостью. Капсаицин оказывает локальное раздражающее действие, препятствуя распространению болевых импульсов.
При выраженном болевом синдроме могут использоваться опиоидные анальгетики: Метадон, Трамадол и др. Они назначаются только лечащим врачом и могут использоваться непродолжительное время. Нестероидные обезболивающие в виде таблеток или мазей не эффективны.
Лечение народными и гомеопатическими средствами недопустимо. Указанные методы не имеют доказанной эффективности и безопасности. Их использование в качестве единственного метода терапии может стать причиной прогрессирования патологии.
Негативные последствия
Осложнения постгерпетической невралгии развиваются в отсутствии лечения или его позднем начале. Основные негативные последствия следующие:
- бессонница, связанная с постоянным зудом и жжением в области поражения;
- уменьшение аппетита, приводящее к снижению массы тела;
- хроническая боль провоцирует депрессию, которая прогрессирует, приводя к социальной и профессиональной дезадаптации;
- уменьшается способность концентрировать внимание и заниматься одним типом деятельности;
- быстрая умственная и физическая утомляемость.
Выраженность симптомов без терапии усиливается. В результате этого, больные могут обращаться за медицинской помощью с преобладающими психическими нарушениями.
Возможности профилактики
Для того, чтобы уменьшить вероятность прогрессирования патологии и развития негативных последствий, неврологи рекомендуют придерживаться следующих советов:
- Если человек не болел ветряной оспой, то эффективна специфическая профилактика с помощью вакцинации. Она может быть проведена в любом возрасте вне острых инфекционных заболеваний.
- При наличии герпетической инфекции своевременно обратиться к врачу и соблюдать назначенное лечение. Самостоятельный прием медикаментов, гомеопатии и народных средств недопустим.
- Используя любые лекарственные средства, следует соблюдать назначения врача и инструкцию по применению. Отказываться от курса терапии противогерпетическими медикаментами при исчезновении симптомов не следует.
- Снизить уровень стрессовых ситуаций.
- Два раза в год пить комплексные витамины после консультации с врачом.
- Избегать переохлаждения или перегрева организма.
- Регулярно заниматься спортом, сохраняя адекватный уровень физической нагрузки.
- Отказаться от вредных привычек: табакокурения и употребления спиртных напитков.
Читайте также: Невралгия тройничного нерва
Комплексное лечение герпетических поражений периферической нервной системы | Игонина И.А., Колоколов О.В., Бакулев А.Л., Кравченя С.С., Колоколова А.М., Ситкали И.В.
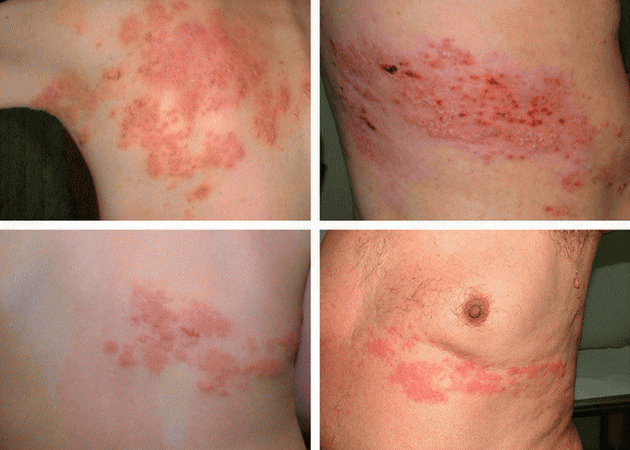
Опоясывающий лишай (herpes zoster) – заболевание, вызываемое вирусом герпеса 3-го типа, в основе которого лежит реактивация латентной ганглий-ассоциированной вирусной инфекции с поражением кожного покрова и нервной системы. В типичных случаях опоясывающий герпес проявляется лихорадкой, болью и пузырьковыми высыпаниями на коже, расположенными по ходу нервов [10, 14, 16].
Заболеваемость опоясывающим лишаем варьирует от 0,4 до 1,6 случаев на 1000 человек – в возрасте до 20 лет и от 4,5 до 11,8 случаев на 1000 человек – в более старшей возрастной группе. Мужчины и женщины болеют с одинаковой частотой. К важным факторам риска развития herpes zoster относят стресс, переохлаждение и физическую травму. Осложнения заболевания более вероятны в пожилом возрасте, при наличии сопутствующей аутоимунной, онкологической и гематологической патологии, сахарного диабета, приеме иммуносупрессивных препаратов (кортикостероидов, цитостатиков). ВИЧ-инфекция неблагоприятным образом влияет как на риск развития, так и на степень тяжести дерматоза. Так, заболеваемость опоясывающим лишаем в возрасте от 20 до 50 лет у ВИЧ-инфицированных почти в 8 раз превышает таковую у иммунокомпетентных лиц. Рецидивы болезни встречаются менее чем у 5% переболевших [14, 45].Отличительной особенностью возбудителя ветряной оспы и опоясывающего герпеса – Varicella zoster virus (VZV) подсемейства Alphaherpesvirinae семейства Herpesviridae – является способность длительно персистировать в сенсорных ганглиях нервной системы и реактивироваться под воздействием каких-либо неблагоприятных эндогенных и (или) экзогенных факторов. По сути, речь идет о двух клинических формах заболевания, вызванных одним и тем же этиотропным агентом. Дерматоз манифестирует с первичной инфекции – ветряной оспы, затем переходит в латентную фазу с локализацией в ганглиях задних корешков спинного мозга и ганглиях черепных нервов, рецидивируя впоследствии опоясывающим лишаем [10, 12, 14].
Путь передачи Varicella zoster virus – воздушно-капельный. После репликации вирусов на слизистых оболочках дыхательных путей происходит их миграция в лимфатические узлы и CD4+-лимфоциты, а также в эпителиальные клетки. Инфицирование окончаний чувствительных нервов опосредуется внеклеточным вирусом, присутствующим в огромном количестве в везикулах на коже. Дальнейшее распространение VZV в макроорганизме может происходить гематогенным, лимфогенным и нейрогенным (по аксонам чувствительных нервов) путями. Вирус инфицирует сенсорные ганглии нервной системы, что обеспечивает его пожизненную персистенцию в организме человека. Продукты активации ряда генов вируса приводят к блокаде интерферона, снижению экспрессии ряда рецепторов на иммунокомпетентных клетках, вследствие чего VZV приобретает способность «ускользать» от защитных механизмов иммунной системы человека.
Снижение напряженности клеточных реакций приводит к реактивации вируса, что сопровождается поражением не только кожи, но и нервных окончаний. Гистологически при реактивации вируса в ганглиях выявляют кровоизлияния, отек и лимфоцитарную инфильтрацию на всем протяжении чувствительного нерва. Характер этих изменений определяет наличие и степень выраженности болевого синдрома.
Большинство дерматовенерологов предлагают выделять следующие клинические формы опоясывающего лишая: везикулярная, без сыпи (zoster sine herpete), генерализованная, диссеминированная, слизистых оболочек, офтальмогерпес, синдром Ханта, а также атипичные (буллезная, геморрагическая, язвенно-некротическая, гангренозная, абортивная) [14].
По локализации выделяют поражения тригеминального (гассерова) и коленчатого узлов, шейных, грудных и пояснично-крестцовых ганглиев. По мнению большинства специалистов, чаще всего поражаются участки кожи, иннервируемые спинальными и тройничными нервами, причем наиболее часто в патологический процесс вовлекаются торакальные дерматомы. По данным ряда других авторов, герпетическое поражение гассерова узла встречается чаще, нежели спинальные ганглиониты [17].
Обычно заболевание манифестирует болевым синдромом. Около 70–80% пациентов с опоясывающим лишаем в продромальном периоде предъявляют жалобы на боль в пораженном дерматоме, в зоне которого впоследствии появляются кожные высыпания.
В продромальном периоде боль может носить постоянный или приступообразный характер. Чаще всего боль описывается как жгучая, стреляющая, колющая или пульсирующая. Некоторые больные чувствуют боль только при прикосновении. У других пациентов ведущим клиническим симптомом является выраженный кожный зуд. Продромальный период обычно длится 2–3 дня, но иногда достигает недели.
Нередки парестезии в пораженных участках. Интенсивность болевого синдрома определяется степенью вовлеченности периферических нервов в патологический процесс. Через 2–7 дней на коже начинают появляться типичные для опоясывающего лишая высыпания. В случае классического течения herpes zoster – это эфемерная эритема, отек, затем множественные папулы, быстро, в течение 2–3 дней трансформирующиеся в везикулы. Эффлоресценции склонны к группировке и слиянию между собой. Вследствие присоединения вторичной пиококковой инфекции отмечается пустулизация в очагах.
Выраженные общеинфекционные проявления (лихорадка, цефалгия, миалгия, утомляемость, общее недомогание), а также увеличение региональных лимфатических узлов наблюдаются менее чем у 20% пациентов.
По данным ряда авторов, при исследовании цереброспинальной жидкости при опоясывающем лишае определяется лимфоцитарный плеоцитоз [36].
Через 3–5 дней на месте везикул появляются эрозии и образуются корочки, исчезающие к 3–4 нед. На месте разрешившихся высыпаний обычно длительно сохраняется гипо- или гиперпигментация. Если период появления новых везикул длится более 1 нед., это указывает на высокую вероятность наличия у пациента иммунодефицитного состояния. На слизистых оболочках вместо корочек образуются неглубокие эрозии. Высыпания на слизистых могут вообще оставаться незамеченными.
Важно, что при опоясывающем герпесе распространение патологического процесса соответствует определенному дерматому на одной стороне тела (левой или правой) и не пересекает анатомической средней линии туловища, за исключением зон смешанной иннервации. У иммунокомпетентных пациентов обычно поражается один дерматом, однако из-за индивидуальной вариативности иннервации в процесс могут быть вовлечены и соседние дерматомы.
Высыпания обычно сопровождаются такими же болевыми ощущениями, как и в продромальном периоде. Однако в некоторых случаях болевой синдром может появиться только в остром периоде заболевания.
При абортивной форме herpes zoster высыпания на коже ограничиваются эритемой и папулами, без трансформации в полостные элементы. При геморрагической форме опоясывающего лишая содержимое везикул в большинстве своем геморрагическое, патологический процесс захватывает не только эпидермис, но и дерму, после разрешения высыпаний возможно образование рубцов. Из наиболее тяжелых разновидностей herpes zoster выделяют некротическую и диссеминированную форму опоясывающего лишая [14].
Боль в течение всего периода высыпаний, как правило, носит интенсивный жгучий характер, зона ее распространения соответствует корешкам пораженного ганглия. Обычно боль усиливается ночью и при воздействии различных раздражителей (тактильных, температурных и др.).
При объективном осмотре могут быть выявлены расстройства чувствительности в виде гиперестезии, гипостезии или анестезии, включая anesthesia dolorosa, и других. Расстройства чувствительности обычно ограничены областью высыпаний, однако весьма изменчивы по форме и интенсивности.
Степень выраженности болевого синдрома не всегда коррелирует с тяжестью кожных проявлений. У ряда больных, несмотря на тяжелую гангренозную форму поражения кожи, боль остается незначительной и кратковременной. В то же время у других пациентов наблюдается длительный интенсивный болевой синдром при минимальных кожных проявлениях.
При ганглионите гассерова узла наблюдаются мучительные боли, нарушения чувствительности и высыпания в зоне иннервации одной (I, II или III), двух или (редко) всех ветвей тройничного нерва. При офтальмогерпесе возможны кератит, эписклерит, иридоциклит, в редких случаях – поражение сетчатой оболочки глаза, оптический неврит с исходом в атрофию зрительного нерва, а также глаукома. Возможно поражение III, IV, VI черепных нервов, что проявляется глазодвигательными расстройствами и птозом.
Инфекция, вызываемая VZV и вирусом простого герпеса – Herpes simplex virus (HSV) – является наиболее частой причиной паралича Белла, кожные проявления при этом могут отсутствовать, а этиологическая роль VZV или HSV может быть определена с помощью лабораторных методов исследования. Нередко герпетическое поражение VII черепного нерва проявляется не только периферическим прозопарезом, но также, при поражении коленчатого узла, – гиперакузией и гипогевзией (синдром Ханта) [31]. Поражение VIII черепного нерва обычно дебютирует шумом в ушах. Гипоакузия может возникать не только при поражении слухового нерва, но также при вовлечении аппарата среднего уха. Вестибуляторные расстройства обычно развиваются медленно и варьируют от легкого головокружения до грубой вестибулярной атаксии.
При локализации высыпаний в области иннервации IX черепного нерва наблюдаются боль и нарушение чувствительности в области мягкого неба, небной дужки, языка, задней стенки глотки.
Вследствие развития герпетических радикулитов и невритов иногда наблюдаются двигательные расстройства, соответствующие обычно зоне сенсорных нарушений.
Поражение шейных узлов сопровождается высыпаниями на коже шеи и волосистой части головы. При ганглионитах нижнешейной и верхнегрудной локализации может наблюдаться синдром Стейнброккера (боль в руке сопровождается отечностью кисти, трофическими расстройствами в виде цианоза и истончения кожного покрова, гипергидроза, ломкости ногтей) [10]. Ганглиониты грудной локализации нередко симулируют клиническую картину стенокардии, инфаркта миокарда, что приводит к ошибкам в диагностике. При герпетическом поражении ганглиев пояснично-крестцовой области возникает боль, симулирующая панкреатит, холецистит, почечную колику, аппендицит. В связи с развитием ганглиорадикулитов вызываются симптомы Нери, Лассега, Мацкевича, Вассермана.
Нейрогенный мочевой пузырь с нарушениями мочеиспускания по периферическому типу может ассоциироваться с опоясывающим герпесом сакральных дерматомов S2–S4. Острый и хронический герпетический энцефалит и миелит являются серьезными осложнениями, приводящими нередко к летальному исходу или инвалидизации [10, 33, 36].
Болевой синдром является наиболее мучительным проявлением опоясывающего лишая при поражении периферической нервной системы. У одних пациентов сыпь и боль имеют относительно короткую длительность, у 10–20% больных возникает постгерпетическая невралгия, которая может длиться месяцы и даже годы. Значительно снижая качество жизни, она может приводить к длительной временной потере трудоспособности и сопровождается существенными финансовыми затратами. Вот почему эффективное лечение болевого синдрома, ассоциированного с опоясывающим герпесом, является важной клинической задачей.
Согласно современным представлениям, болевой синдром при опоясывающем герпесе имеет три фазы: острую, подострую и хроническую [32].
Острая герпетическая невралгия возникает, как правило, в продромальном периоде и длится до 30 дней. У большинства пациентов появлению боли и сыпи предшествует чувство жжения или зуда в определенном дерматоме. Боль может быть колющей, пульсирующей, стреляющей, носить приступообразный или постоянный характер. У ряда больных болевой синдром сопровождается общими системными воспалительными проявлениями: лихорадкой, недомоганием, миалгиями, головной болью. Определить причину боли на этой стадии крайне сложно. В зависимости от ее локализации дифференциальный диагноз следует проводить со стенокардией, инфарктом миокарда, острым приступом холецистита, панкреатита, аппендицита, плевритом, кишечной коликой, вертеброгенной радикулопатией и другими состояниями. Причина болевого синдрома обычно становится очевидной после появления характерных высыпаний. Непосредственной причиной продромальной боли является субклиническая реактивация и репликация VZV в нервной ткани. Наличие сильной боли в продромальном периоде увеличивает риск более выраженной острой герпетической невралгии в периоде высыпаний и вероятность развития впоследствии постгерпетической невралгии.
У большинства (60–90%) иммунокомпетентных пациентов появление кожных высыпаний сопровождает острая сильная боль. Выраженность острого болевого синдрома увеличивается с возрастом. Характерной особенностью острой герпетической невралгии является аллодиния – боль, вызванная воздействием неболевого стимула, например прикосновением одежды. Полагают, что аллодиния в острой фазе является предиктором возникновения постгерпетической невралгии.
Подострая фаза герпетической невралгии начинается по окончании острой фазы (после 30 дней от начала продромального периода). На фоне адекватного лечения она может быть купирована или продолжается более 120 дней, переходя в постгерпетическую невралгию. К факторам, предрасполагающим к сохранению боли, относят: пожилой возраст, женский пол, наличие длительного продромального периода, массивные кожные высыпания, локализацию высыпаний в области иннервации тройничного нерва (особенно области глаза) или плечевого сплетения, сильную острую боль, наличие иммунодефицита.
При постгерпетической невралгии пациенты описывают три типа боли:
1) постоянная, глубокая, тупая, давящая или жгучая боль;
2) спонтанная, периодическая, колющая, стреляющая боль, похожая на удар током;
3) боль при одевании или легком прикосновении (у 90% больных).
Согласно определению Международного форума по лечению герпеса, постгерпетическую невралгию определяют как боль, которая длится более 4 мес. (120 дней) после начала продромального периода опоясывающего лишая [33–35].
Болевой синдром, как правило, сопровождается нарушениями сна, потерей аппетита и снижением веса, хронической усталостью, депрессией, что приводит к социальной дезадаптации пациентов.
Если в острой фазе болевой синдром носит смешанный (воспалительный и нейропатический) характер, то в хронической фазе – это типичная нейропатическая боль. Каждая из перечисленных фаз имеет свои особенности лечения, основанные на патогенетических механизмах болевого синдрома и подтвержденные контролируемыми клиническими исследованиями.
Лечение опоясывающего лишая в настоящее время является актуальной междисциплинарной проблемой, в решении которой принимают участие не только дерматовенерологи и неврологи, но и инфекционисты, офтальмологи, оториноларингологи, а также доктора других специальностей.
Препаратами выбора этиотропной терапии при опоясывающем герпесе в настоящий момент остаются синтетические ациклические нуклеозиды (ацикловир и его аналоги – фамцикловир и валцикловир). Наиболее хорошо изученным в настоящее время является ацикловир. Механизм действия ацикловира основан на взаимодействии cинтeтичecкиx нуклеозидов с репликационными ферментами герпесвирусов. Тимидинкиназа герпесвирусов гораздо быстрее, чем клеточная, связывается с ацикловиром, вследствие чего препарат накапливается преимущественно в инфицированных клетках. Ацикловиры выстраиваются в цепь строящихся ДНК для «дочерних» вирусных частиц, обрывая патологический процесс и прекращая репродукцию вируса. Валацикловир отличает высокая биодоступность, что позволяет значительно сократить дозу и кратность приема препарата. Фамцикловир, за счет более высокого сродства к нему тимидинкиназы герпесвирусов, нежели к ацикловиру, обладает более выраженной эффективностью в лечении опоясывающего лишая.
Основными схемами противовирусной терапии опоясывающего герпеса у взрослых пациентов считаются: валацикловир по 1000 мг 3 раза/сут. перорально в течение 7 дней или фамцикловир по 500 мг 3 раза/сут. перорально в течение 7 дней, или ацикловир по 800 мг 5 раз/сут. перорально в течение 7–10 дней. Следует помнить, что ациклические нуклеозиды следует назначать как можно раньше – в первые 72 ч от момента появления высыпаний на коже.
Как отмечено выше, патогенетическое лечение в разные фазы заболевания имеет свои особенности. В продромальную и острую фазы целесообразно назначение противовоспалительных препаратов (НПВП), противоотечной, десенсибилизирующей терапии.
Как известно, «золотым стандартом» эффективности НПВП, эталоном при изучении терапевтического потенциала и безопасности новых и «старых» препаратов этой группы является диклофенак натрия. Апробация диклофенака проведена во всех областях клинического использования НПВП, его эффективность доказана в ходе рандомизированных клинических исследований как при ургентных состояниях, так и при хронической боли. При этом в ходе многочисленных исследований показано, что ни один из существующих НПВП не превосходит диклофенак по эффективности, в то время как последний может уступать некоторым из них по безопасности. По мнению ряда авторов, в РФ диклофенак остается наиболее популярным НПВП, что обусловлено, прежде всего, финансовой доступностью дженериков этого препарата. По данным опроса 3 тыс. больных в Москве и других 6 регионах России, регулярно получающих НПВП, этот препарат использовали 72% респондентов [8]. Однако именно дешевые дженерики не подвергались крупным клиническим исследованиям на предмет их эффективности и безопасности [9], чего нельзя сказать об оригинальном препарате диклофенак и его аналогах.
Положительные качества диклофенака прежде всего обусловлены оптимальными физико-химическими и структурными характеристиками препарата, его способностью проникать и накапливаться в очагах воспаления, а также хорошей совместимостью со многими другими лекарственными средствами. Противовоспалительное действие диклофенака обусловлено угнетением активности циклооксигеназы 1 и 2 (ЦОГ-1 и ЦОГ-2). ЦОГ-1 считается структурной, а ЦОГ-2 – индуцированной формой ключевого фермента метаболизма арахидоновой кислоты. ЦОГ-1 обеспечивает синтез простагландинов (ПГ), участвующих в секреции слизи желудка, обладает бронходилатирующим свойством. Простациклин обладает сосудорасширяющим и дезагрегационным свойствами, улучшая микроциркуляцию в почках, легких и печени. ЦОГ-2 обеспечивает синтез ПГ, участвующих в воспалительном процессе, и обнаруживается только в очаге воспаления. Противовоспалительная активность НПВП обусловлена угнетением именно ЦОГ–2. Большинство неселективных НПВП в большей степени ингибирует ЦОГ-1, нежели ЦОГ-2. Диклофенак ингибирует оба изофермента примерно в одинаковой степени, поэтому реже вызывает поражение желудочно-кишечного тракта (ЖКТ). Препарат нарушает метаболизм арахидоновой кислоты и уменьшает количество ПГ как в очаге воспаления, так и в здоровых тканях, подавляет экссудативную и пролиферативную фазы воспаления. Наибольшая эффективность его действия отмечается при болях воспалительного характера, что важно при лечении острой герпетической невралгии [13].
Как и все НПВП, диклофенак обладает антиагрегантной активностью. Однако он не конкурирует с ацетилсалициловой кислотой за связывание с активным центром ЦОГ-1 и не влияет на ее антитромбоцитарный эффект.
Диклофенак снижает проницаемость капилляров, стабилизирует лизосомальные мембраны, снижает выработку АТФ в процессах окислительного фосфорилирования, подавляет синтез медиаторов воспаления (ПГ, гистамин, брадикинины, лимфокинины, факторы комплемента и другие). Препарат блокирует взаимодействие брадикинина с тканевыми рецепторами, восстанавливает нарушенную микроциркуляцию и снижает болевую чувствительность в очаге воспаления. Анальгетическое действие обусловлено снижением концентрации биогенных аминов, обладающих альгогенными свойствами, и увеличением порога болевой чувствительности рецепторного аппарата. При длительном применении может оказывать десенсибилизирующее действие.
Что касается риска серьезных осложнений, то безопасность диклофенака в отношении ЖКТ в целом выше, нежели других неселективных НПВП, а у пациентов с относительно низким риском осложнений – сравнима с селективными НПВП [19].
Однако суммарная частота осложнений со стороны ЖКТ, прежде всего диспепсии на фоне приема диклофенака, достоверно выше, чем при использовании эторикоксиба, целекоксиба, нимесулида и мелоксикама. Применение диклофенака ассоциируется с повышением риска дестабилизации артериальной гипертонии и сердечной недостаточности, а также развития кардиоваскулярных катастроф. Диклофенак способен вызывать серьезные гепатотоксические осложнения, хотя клинически выраженная патология печени возникает редко.
Тем не менее, по мнению многих исследователей, с учетом соотношения эффективности, переносимости и низкой стоимости диклофенак может считаться препаратом выбора для лечения острой и хронической боли у больных, не имеющих серьезных факторов риска развития НПВП-гастропатии, не страдающих заболеваниями сердечно-сосудистой и гепатобилиарной системы. При умеренном риске – у лиц пожилого возраста без серьезной коморбидной патологии или больных с язвенным анамнезом (без серьезных осложнений) – диклофенак может быть использован в комбинации с гастропротекторами, но при отсутствии кардиоваскулярной патологии или ее эффективной медикаментозной коррекции.
При постгерпетической невралгии, представляющей собою хроническую нейропатическую боль, на первый план в лечении пациентов выступают препараты, подавляющие периферическую и центральную сенситизацию и активирующие антиноцицептивную систему. К таким препаратам относятся антидепрессанты (предпочтение отдается селективным ингибиторам обратного захвата серотонина и норадреналина) и антиконвульсанты [1, 3, 22]. Показано назначение нейропротективных препаратов.
В комплексном лечении как острой, так и хронической боли используют витамины группы В [7]. Описан метаболический и нейротрофический эффект витамина В1 (тиамина) – важнейшего компонента физиологической системы проведения нервных импульсов. Установлено, что витамины В6 и В12 (пиридоксин и цианокобаламин) играют важную роль в процессах миелинизации нервных волокон. Пиридоксин участвует в синтезе медиаторов не только периферической, но и центральной нервной системы [2, 5, 26, 40]. В ряде работ подчеркивается, что как комбинация, так и раздельное применение витаминов В1, В6, В12 обладает анальгезирующим эффектом [20, 24, 27–29, 38, 41, 42]. Доказано, что комбинация витаминов В при болях ингибирует ноцицептивные ответы, не меняющиеся после введения налоксона [24], усиливает действие норадреналина и серотонина – главных «антиноцицептивных» нейромедиаторов [29].
Ряд экспериментальных исследований выявил отчетливый антиноцицептивный эффект отдельных витаминов и их комплексов при нейропатической боли [15, 21, 25, 44]. При лечении комплексом витаминов группы В на протяжении 3 нед. 1149 пациентов с болевыми синдромами и парестезиями, обусловленными полиневропатиями, невралгиями, радикулопатиями, мононевропатиями, отмечено значительное уменьшение интенсивности болей и парестезий в 69% случаев [23]. В обзоре работ по изучению антиноцицептивного действия комплекса витаминов В I. Jurna в 1998 г., подвергнув анализу имевшиеся к тому времени экспериментальные и клинические исследования, пришел к выводу, что их применение способно уменьшить как скелетно-мышечные, так и корешковые боли в спине [28].
Имеются данные синергичного эффекта в снижении тактильной аллодинии при одновременном применении витамина В12, В1 и антиконвульсанта карбамазепина или габапентина [37, 41], что представляется важным для реализации механизмов действия препаратов при их одновременном применении у пациентов с нейропатической болью.
Одним из препаратов, содержащих комплекс витаминов группы В, является Нейромультивит, лечение которым продолжают в дозе 1–3 таблетки в сутки на протяжении 1–2 мес. в зависимости от эффективности терапии. Включение Нейромультивита в комплексную терапию болевого синдрома позволяет достичь более выраженного действия при одновременном применении с НПВП, уменьшить длительность эпизода боли и длительность терапии, сократить частоту возникновения рецидива.
Особого внимания заслуживает препарат Нейродикловит, содержащий в 1 капсуле с модифицированным высвобождением 50 мг диклофенака натрия, 50 мг тиамина гидрохлорида, 50 мг пиридоксина гидрохлорида и 250 мкг цианокобаламина. Препарат назначают в дозе 1–3 капсулы в сутки на протяжении 1–2 нед.
Использование комбинации витаминов В1, В6, В12 и диклофенака позволяет достигать более выраженного анальгезирующего эффекта, при этом может быть уменьшена длительность терапии, что подтверждается данными ряда клинических исследований [7, 11, 18, 30, 43], включая многоцентровые двойные слепые рандомизированные исследования [37]. При комбинированной терапии острота боли по субъективному ощущению больных достоверно уменьшается раньше, чем при монотерапии НПВП. При комбинации НПВП с витаминами группы В можно снизить дозу НПВП [4, 6, 18, 30, 43]. В нескольких клинических исследованиях с использованием комплекса витаминов В как адъювантной терапии при назначении диклофенака [37, 39, 43] обезболивающий эффект подтверждался не только уменьшением интенсивности боли по визуально-аналоговой шкале, но и нормализацией у больных ночного сна и улучшением качества жизни.
Таким образом, наиболее адекватной и оптимальной терапией при герпетическом поражении периферической нервной системы в дополнение к противовирусным препаратам является назначение с первых дней заболевания комплекса: НПВП + витамины В1, В6, В12 (Нейродикловит), а при появлении нейропатической боли – использование комплекса: антидепрессант или антиконвульсант + витамины В1, В6, В12 (Нейромультивит), а также нейропротективных средств.
Литература
1. Болевые синдромы в неврологической практике / Под ред. В.Л. Голубева. М.: МЕДпресс-информ, 2010. 330 с.
2. Бурчинский С.Г. Возможности комплексной нейротропной фармакотерапии при нейропатических и невралгических синдромах // Здоровье Украины. 2009. № 4. С. 14–15.
3. Данилов А.Б. Алгоритм диагностики и лечения боли в нижней части спины с точки зрения доказательной медицины // Атмосфера. Нервные болезни. 2010. № 4. С. 11–18.
4. Данилов А.Б. Витамины группы В в лечении болевых синдромов // Трудный пациент. 2010. № 12. С. 1–8.
5. Данилов А.Б. Лечение острой боли в спине: витамины группы «В» или НПВП? // РМЖ. 2010. Специальный выпуск «Болевой синдром». С.35–39.
6. Данилов А.Б. Применение витаминов группы В при болях в спине: новые анальгетики? // РМЖ. 2008. Специальный выпуск «Болевой синдром». С. 35–39.
7. Зудин А.М., Багдасарян А.Г. Опыт лечения постишемических невритов у больных хронической критической ишемией нижних конечностей // Фарматека. 2009. № 7. С. 70–72.
8. Иммаметдинова Г.Р., Чичасова Н.В. Вольтарен в практике ревматолога // РМЖ. 2007. № 15. С. 1987–1991.
9. Каратеев А.Е., Насонов Е.Л. НПВП-ассоциированная патология ЖКТ: реальное состояние дел в России // РМЖ. 2006. №15. С. 1073–1078.
10. Корсунская И.М. Опоясывающий лишай // РМЖ. 1998. № 6.
11. Красивина И.Г. и др. Применение фиксированной комбинации диклофенака с витаминами группы B при остеоартрозе коленных суставов // Фарматека. 2011. № 5. С. 86–90.
12. Львов Н.Д. Герпесвирусы человека – системная, интегративная, лимфопролиферативная иммуноонкопатология // РМЖ. 2012. № 22. С. 1133–1138.
13. Насонов Е.Л., Каратеев А.Е.Применение нестероидных противовоспалительных препаратов. Клинические рекомендации // РМЖ. 2006. № 25. С. 1769–1778.
14. Опоясывающий герпес/ Под ред. А.А. Кубановой. М.: ДЭКС-ПреСС, 2010. 24 с.
15. Строков И.А., Ахмеджанова Л.Т., Солоха О.А.Эффективность витаминов группы В при лечении болевых синдромов // РМЖ. 2010. № 16. С.1014–1017.
16. Таха Т.В. Опоясывающий герпес: клиника, диагностика, принципы терапии // РМЖ. 2012. № 34. С. 1644–1648.
17. Цукер М.Б. Поражения нервной системы, вызываемые вирусами группы герпеса // Клин. медицина. 1976. Т. 54. № 9. С. 9097.
18. Bruggemann G., Koehler C.O., Koch E.M. Results of a double-blind study of diclofenac + vitamin B1, B6, B12 versus diclofenac in patients with acute pain of the lumbar vertebrae. A multicenter study // Klin. Wochenschr. 1990. Vol. 68, №.2. P. 116–120.
19. Cannon C.P. Cardiovascular outcomes with etoricoxib and diclofenac in patients with osteoarthritis and rheumatoid arthritis in the Multinational Etoricoxib and Diclofenac Arthritis Long-term (MEDAL) programme: a randomised comparison // Lancet. 2006. Vol. 368. № 9549. P. 1771–1781.
20. Caram-Salas N.L. et al. Antinociceptive synergy between dexamethasone and the B vitamin complex in a neuropathic pain model in the rat // Proc. West. Pharmacol. Soc. 2004. Vol. 47. P. 88–91.
21. Caram-Salas N.L. et al. Thiamine and cyanocobalamin relieve neuropathic pain in rats: synergy with dexamethasone // Pharmacol. 2006. Vol. 77. №2. P. 53–62.
22. Carey T. et al. Acute severe low back pain. A population-based study of prevalence and care-seeking // Spine. 1996. Vol. 21. P. 339–344.
23. Eckert M., Schejbal P. Therapy of neuropathies with a vitamin B combination. Symptomatic treatment of painful diseases of the peripheral nervous system with a combination preparation of thiamine, pyridoxine and cyanocobalamin // Fortschr Med. 1992. Vol. 110. №29. P. 544–548.
24. Franca D.S. et al. B vitamins induce an antinociceptive effect in the acetic acid and formaldehyde models of nociception in mice // Eur. J. Pharmacol. 2001. Vol. 421. № 3. P. 157–164.
25. Granados-Soto V. et al. Effect of diclofenac on the antiallodinic activity of vitamin B12 in a neuropathic pain model in the rat // Proc. West. Pharmacol. Soc. 2004. Vol. 47. P. 92–94.
26. Hosseinzadeh H. et al. Anti-nociceptive and anti-inflammatory effects of cyanocobalamin (vitamin B12) against acute and chronic pain and inflammation in mice // Arzneimittelforschung. 2012. Vol. 62, № 7. P. 324–329.
27. Jolivalt C.G. et al. B vitamins alleviate indices of neuropathic pain in diabetic rats // Eur. J. Pharmacol. 2009. Vol. 612. № 1–3. P. 41–47.
28. Jurna I. Analgesic and analgesia-potentiating action of B vitamins // Schmerz. 1998. Vol. 12. № 2. P. 136–141.
29. Jurna I., Reeh P.W. How useful is the combination of B vitamins and analgesic agents? // Schmerz. 1992. Vol. 3. P. 224–226.
30. Kuhlwein A., Meyer H.J., Koehler C.O. Reduced diclofenac administration by B vitamins: results of a randomized double-blind study with reduced daily doses of diclofenac (75 mg diclofenac versus 75 mg diclofenac plus B vitamins) in acute lumbar vertebral syndromes // Klin. Wochenschr. 1990. Vol. 68. № 2. P. 107–115.
31. Lee D.H. et al Herpes zoster laryngitis accompanied by Ramsay Hunt syndrome // J. Craniofac. Surg. 2013. Vol. 24. № 5. P. 496–498.
32. Loncar Z. et al. Quality of pain in herpes zoster patients // Coll. Antropol. 2013. Vol. 37. № 2. P. 527–530.
33. McElveen W.A. Postherpetic neuralgia differential diagnoses // http://emedicine.medscape.com/ article/1143066-overview. Accessed 11 May 2011.
34. Nalamachu S., Morley-Forster P. Diagnosing and Managing Postherpetic Neuralgia // Drugs Aging. 2012. Vol. 29. P. 863–869.
35. Tontodonati M. et al Post-herpetic neuralgia // Intern. J. General Med. 2012. Vol. 5. P. 861–871.
36. Haug A. et al. Recurrent polymorphonuclear pleocytosis with increased red blood cells caused by varicella zoster virus infection of the central nervous system: Case Report and Review of the Literature // J. Neurol. Sci. 2010. Vol. 292. № 1–2. P. 85–88.
37. Mibielli M.A. et al. Diclofenac plus B vitamins versus diclofenac monotherapy in lumbago : the DOLOR study // Curr. Med. Res. Opin. 2009. Vol. 25. P. 2589–2599.
38. Mixcoatl-Zecuatl T. et al. Synergistic antiallodynic interaction between gabapentin or carbamazepine and either benfotiamine or cyanocobalamin in neuropathic rats // Methods Find. Exp. Clin. Pharmacol. 2008. Vol. 30. № 6. P. 431–441.
39. Perez–Florez E. et al. Combination of Diclofenac plus B vitamins in acute pain after Tonsillectomy: a pilot study // Proc. West. Pharmacol. 2003. Vol. 46. P. 88–90.
40. Reyes-Garcia G. et al. Mechanisms of analgesic action of B vitamins in formalin-induced inflammatory pain // Proc. West. Pharmacol. Soc. 2002. Vol. 45. P. 144–146.
41. Reyes-Garcia G. et al. Oral administration of B vitamins increases the antiallodynic effect of gabapentin in the rat // Proc. West. Pharmacol. Soc. 2004. Vol. 47. P. 76–79.
42. Rocha-Gonzalez H.I. et al. B vitamins increase the analgesic effect of diclofenac in the rat // Proc. West. Pharmacol. Soc. 2004. Vol. 47. P. 84–87.
43. Vetter G. et al. Shortening diclofenac therapy by B vitamins. Results of a randomized double-blind study, diclofenac 50 mg versus diclofenac 50 mg plus B vitamins, in painful spinal diseases with degenerative changes // Z. Rheumatol. 1988. Vol. 47. № 5. P. 351–362.
44. Wang Z.B. et al. Thiamine, pyridoxine, cyanocobalamin and their combinatuin inhibit thermal, but not mechanical hyperalgesia in rats with primary sensory neuron loss // Pain. 2005. Vol. 114. P. 266–277.
45. Yawn B.P., Gilden D. The global epidemiology of herpes zoster // Neurology. 2013. Vol. 81. № 10. P. 928–930.
