«Довел себя до пневмонии, чтобы понять, что у меня коронавирус». Эпидемия COVID-19 в Беларуси глазами пациента
33-летний житель Минска Илья Войстратенко коронавирусной инфекцией болел больше месяца: восемь дней дома и 25 – в больнице. Сейчас он выписан с отрицательным тестом на COVID-19, но у него все еще двухстороннее воспаление легких. Илья рассказал нам о ситуации в минских больницах.
— Как началась болезнь?
— Я не знаю, когда все началось, потому что я до сих пор не в курсе про то, сколько времени обычно проходит от начала обретения этого вируса до первого симптома. Но скажу, что первый симптом у меня случился 5 апреля – это было воскресенье, выходной день. Я проснулся с температурой – было 37,6. Сразу предупредил всех своих коллег на работе о том, что у меня первый день каких-то странных ощущений.
И дальше все началось. Была такая волнообразная динамика. Первый день у меня была температура 37,6, на следующий день она пропала, в понедельник.
Но потом уже начались более экстремальные дни, более тяжелая фаза заболевания. Я просыпался уже каждый день с температурой 38, она к вечеру поднималась перед сном до 39,5, может, и больше. Я принимал уже парацетамол, чтобы сбить температуру. Такое было у меня знакомство. Еще пока не знал, коронавирус ли у меня, потому что делают же тесты в больнице уже при госпитализации, а госпитализируют тогда, когда выявляется пневмония.
— Когда вы попали в больницу?
— Это были непростые заходы. Не с первого раза меня госпитализировали. Врач, которая пришла в понедельник – на второй день моих симптомов, – она зафиксировала, что у меня нет хрипов, легкие чистые. В принципе, температура у меня уже тогда прошла. По факту ей нечего было и подумать такого подозрительного. Единственное, когда температура поднималась повыше, мы вызвали «скорую». «Скорая» приехала и сказала, что чтобы сбить температуру, надо пить парацетамол. Если парацетамол не помогает, то надо тогда уже вызывать «скорую». А, получается, после парацетамола они зафиксировали температуру 37,6 или 37,8 – это не было для них причиной, чтобы госпитализировать меня.
В пятницу повторно пришла моя терапевт, и после того как я начал ей жаловаться, что мне стало значительно хуже по сравнению с понедельником, она услышала хрипы, поняла, что температура действительно высокая.
Я выбрал вариант, который он мне порекомендовал, – домашнее лечение. Выходные я еще провел дома, попил те лекарства, которые он мне назначил. И [врач] мне еще повторно сказал сделать рентген в понедельник в поликлинике. Выходные у меня прошли тяжело. После утреннего пробуждения температура была 38, к вечеру перед сном – 39,5. Это все было однообразное. А в понедельник, когда я был в поликлинике, меня даже не пустили сделать у них рентген. Если у вас температура, в поликлинику вам надо заходить с определенного входа – с обратной стороны.
Со второго раза я уже попал. Не во 2-ю больницу, как в пятницу, я уже попал в 3-ю больницу. И там уже рентген подтвердил у меня двустороннюю пневмонию. И перед тем, как попасть в палату, у меня еще взяли мазки на коронавирус. Только после того, как было принято решение о госпитализации, только тогда были сделаны тесты на коронавирус.
— До болезни вы понимали, насколько она опасна?
— Как только у меня начались симптомы, мне казалось, что надо потерпеть дня три, как это обычно случается при гриппе, при ОРВИ. Действительно, я сам радовался, что наконец-то все прошло. Помните, я начал с того, что у меня были перепады: то хороший день, то тяжелый. Когда эти легкие дни наступали, я думал: точно, это все, как при ОРВИ бывает, сейчас все пройдет.
Но, к сожалению, где-то уже на четвертый день была такая стабильно плохая ситуация с моим состоянием здоровья. Температура не опускалась. Если посмотреть в целом, моя повышенная температура тела держалась десять дней. Еще плюс пару дней в больнице, после того как меня госпитализировали. Добавился не очень хороший кашель, который был приступами.
Кстати, вы знаете, проскакивала информация: как определить, что у вас, скорее всего, коронавирус? Вы должны набрать воздуха в легкие, задержать дыхание секунд на 10, и если вы можете это сделать, значит все в порядке. Если нет – скорее всего, у вас большие проблемы. В начале недели, когда было два-три дня этих симптомов, я мог сделать такое упражнение. А вот уже на четвертый день я сразу выкашливал этот набранный в легкие воздух. Температура не спадала даже утром, хотя утром должно быть более-менее легче вроде как.
До того как я узнал, что у меня положительный результат на коронавирус, и то, что я подхватил пневмонию, я тоже находился среди тех людей, которые думали, что это дело стариков, это дело людей с хроническими заболеваниями, курильщиков.
В итоге получается так, что подвержены этому, оказывается, все. Вопрос только в том, как эти все будут выкарабкиваться. Насколько хватит иммунитета, внутренних резервов для того, чтобы справиться с болезнью. Но подвержены все, мне так кажется.
— Как выглядела ситуация в больницах?
— Я менял дислокацию. Я лежал в Минской больнице №3 с 13 по 24 апреля – 11 дней. Там мне казалось, что вроде как нарабатываются какие-то методики или стратегия действий. Но, насколько я понял, больницы заполняются по очереди. Сначала меня направили во 2-ю, допустим, больницу, а уже после выходных – в 3-ю. Хотя в поликлинике думали, что меня увезут во 2-ю. Оказывается, нет, 2-я была уже закрыта для приема новых пациентов, и меня отвезли в 3-ю больницу. Видимо, 3-я больница, она только-только нарабатывала что-то.
Хотя в поликлинике думали, что меня увезут во 2-ю. Оказывается, нет, 2-я была уже закрыта для приема новых пациентов, и меня отвезли в 3-ю больницу. Видимо, 3-я больница, она только-только нарабатывала что-то.
Разные отделения этой больницы были как раз специализированы для приема коронавирусных пациентов. Первое время я лежал в пульмонологии. Это как раз про легкие, вроде там должны быть квалифицированные специалисты, но буквально на следующий день меня перевели в хирургию. Целый этаж хирургического отделения был тоже выделен для пневматиков коронавирусных.
Пульмонология, насколько я понял, предназначалась для более тяжелых пациентов, чтобы с ними работали более квалифицированные работники. В хирургии было все попроще. Замеряют показатели: сатурацию – это насыщение крови кислородом, температуру тела, иногда давление, иногда пульс. Все эти показатели анализируются врачами – и принимаются решения.
Можно, конечно, сказать свои ощущения, но это все [не] воспринимается.
А уже после перевода в реабилитационную больницу, в Аксаковщину, там совсем было уже лайтово. Там просто уже были таблетки, мне лично не ставили капельницы. Я просто там дожидался отрицательного анализа теста на коронавирус.
Самое большое количество людей в палате – это пять человек. В самом начале в пульмонологии мы были в пятиместной палате. Там были, мне кажется, люди моего состояния, а у меня уже к тому времени нормализовалась температура, показатели сатурации были хорошими.
Но был один из нас, который был, видимо, с худшими показателями из нас всех. Ему предлагали экспериментальное лечение. Не помню, как называется это лекарство. Есть какое-то лекарство, которое они предлагают некоторым – не всем.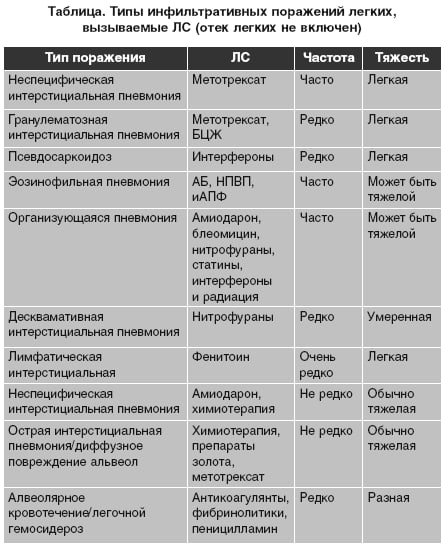 Я тоже пока не знаю, в чем заключается эта избирательность. Не скажу, что он был прям очень плох, но ему предложили.
Я тоже пока не знаю, в чем заключается эта избирательность. Не скажу, что он был прям очень плох, но ему предложили.
— Врачи держат ситуацию под контролем?
— С точки зрения пациента, который наблюдает за действиями врачей, мне казалось, что там более-менее все под контролем. Хотя, например, мне рассказывали, что после того как было объявлено, что больница открывается для приема коронавирусных пациентов, некоторые из медицинского персонала ушли для того, чтобы не подвергать свою жизнь, жизнь своих родных опасности. Поэтому работников осталось меньше, а поступающих пациентов – больше.
Поэтому там такой мог быть вариант, что одна медсестра бегала по большому количеству пациентов. Где-то пациент мог полежать минут 10 с закончившейся капельницей. В этом нет ничего страшного, просто надо подождать. Но некоторые очень волновались, негодовали по этому поводу. Минус таким пациентам, потому что надо все-таки входить в положение, быть более терпеливыми. К сожалению, в такой ситуации были врачи.
— С учетом вашего опыта, доверяете официальной статистике?
— По поводу статистики – тоже есть вопросы. Я написал заметку «Дневник пациента». За один день, я помню, у нас увезли накрытыми двоих человек на каталке. Хотя мне говорили, что троих за этот день увезли. А на следующий день ты получаешь статистику, что за сутки по Беларуси умерло четыре человека. И я так уже начинаю думать: интересно, одна больница, одно отделение, на одном этаже, увезли двоих, как я видел. А статистика говорит о четырех. И тут начинаются размышления – действительно ли это все так.
— А как относитесь к тому, что 9 мая в Минске прошел парад?
— Тут не только парад. Я в понедельник ходил в поликлинику, уже после того как меня выписали, в поликлинике не все носят маски. Хотя это место, где больше есть вероятность подхватить эту заразу, – там замкнутое пространство, там эти вирусы потрогать можно.
По поводу парада, мне кажется, что там была большая концентрация людей, которые как раз не поверят, пока на себе не ощутят. Такие люди существуют. Очень малый, к сожалению, из них процент таких людей, которые поверят на слово и которые будут прислушиваться. К сожалению, есть такие, которые прям носом своим личным прикоснутся, или кто-то из близких. Но если в таких людей может действительно попасть зерно каких-то рекомендаций, то я бы им, конечно, рекомендовал быть более осмотрительными и осознанными.
Такие люди существуют. Очень малый, к сожалению, из них процент таких людей, которые поверят на слово и которые будут прислушиваться. К сожалению, есть такие, которые прям носом своим личным прикоснутся, или кто-то из близких. Но если в таких людей может действительно попасть зерно каких-то рекомендаций, то я бы им, конечно, рекомендовал быть более осмотрительными и осознанными.
— Что сейчас говорят врачи о вашем состоянии?
— Меня выписали с двусторонней пневмонией пока еще. Компьютерная томография, которую мне делали полторы недели назад, она не показала положительной динамики, к сожалению, хотя чувствую я себя прекрасно. У меня нет температуры, есть какой-то небольшой дискомфорт в легких, но все нормально, жить полноценной жизнью можно. Врачи говорят, что легкие могут восстанавливаться вплоть до полугода. Это такой срок, к которому нужно морально подготовиться. Оно может быть и раньше, но если вдруг пойдет все не так быстро, как хотелось бы, то ориентироваться надо на срок полгода. Конечно же, надо пить побольше горячих жидкостей, делать дыхательные гимнастики, остерегаться новых вирусов и бактерий. Пневмония бывает бактериальная, бывает вирусная. Чтобы ослабшие легкие не подхватили новую порцию какой-нибудь дряни.
Конечно же, надо пить побольше горячих жидкостей, делать дыхательные гимнастики, остерегаться новых вирусов и бактерий. Пневмония бывает бактериальная, бывает вирусная. Чтобы ослабшие легкие не подхватили новую порцию какой-нибудь дряни.
КВИ, пневмония или ОРВИ? Доктор медицинских наук – о выявлении и лечении болезней
Тревожность за собственное здоровье на фоне пандемии приводит к стрессу. Поддавшись панике, мы зачастую начинаем находить у себя симптомы несуществующего заболевания и ищем способы лечения и профилактики в социальных сетях. Отсюда и бесконтрольный прием лекарств. Чтобы рассеять многие мифы о вирусе, корреспонденты Azattyq Rýhy записали интервью с Шолпан Кулжановой, доктором медицинских наук, заведующей кафедрой инфекционных болезней «Медицинского университета Астана».
– Расскажите, как все-таки распознать ОРВИ у тебя или коронавирус?
– Коронавирусная инфекция может протекать в виде различных клинических форм – от бессимптомных до манифестных. Манифестные – это уже с клиническими проявлениями болезни. Наиболее часто первыми признаками заболевания являются, как и при других острых вирусных респираторных инфекциях, повышение температуры тела от 37-38 градусов и выше. Длительность этой температуры с учетом особенностей коронавирусной инфекции может быть разной – от нескольких дней до недели, а то и двух. Если температура держится в течение 5 дней и более на высоких цифрах 38-39 градусов больше, то это свидетельствует о тяжести течения болезни и о необходимости госпитализации в стационар и начале соответствующей терапии.
Манифестные – это уже с клиническими проявлениями болезни. Наиболее часто первыми признаками заболевания являются, как и при других острых вирусных респираторных инфекциях, повышение температуры тела от 37-38 градусов и выше. Длительность этой температуры с учетом особенностей коронавирусной инфекции может быть разной – от нескольких дней до недели, а то и двух. Если температура держится в течение 5 дней и более на высоких цифрах 38-39 градусов больше, то это свидетельствует о тяжести течения болезни и о необходимости госпитализации в стационар и начале соответствующей терапии.
Кроме повышения температуры наиболее часто встречаемыми признаками при данной инфекции являются слабость, головная боль, разбитость, ломота в теле, мышечные, суставные боли, потливость, отсутствие аппетита, сухой кашель, першение, боли в горле и другие симптомы.
То есть клинические проявления болезни могут быть разнообразными. Кроме того, уже на начальных стадиях развития болезни больные могут жаловаться на отсутствие обоняния. То есть они не ощущают запахи. В редких случаях могут наблюдаться тошнота, рвота, нарушение стула.
То есть они не ощущают запахи. В редких случаях могут наблюдаться тошнота, рвота, нарушение стула.
В тяжелых случаях, особенно у лиц пожилого возраста и у людей с тяжелой сопутствующей патологией, а факторами риска тяжелого течения данного заболевания является ожирение, гипертоническая болезнь, сахарный диабет, хронические заболевания легких, сердца, онкопатология и так далее, у них могут наблюдаться признаки дыхательной недостаточности в виде затрудненного дыхания, одышки, болей в грудной клетке, требующие срочного обращения за медицинской помощью.
– Означает ли потеря обоняния и вкуса, что у тебя коронавирус?
– Отсутствие обоняния – один из симптомов развития этого заболевания. В большинстве случаев развитие этого симптома связано с отеком слизистой оболочки носа за счет внедрения в клетки слизистой вируса. Конечно, этот признак, как мы заметили, при коронавирусной инфекции, в отличие от других острых вирусных респираторных инфекций, встречается довольно часто.
Но нельзя только на основании отсутствия обоняния или его снижения говорить о коронавирусной инфекции.
Наиболее часто все-таки в большинстве случаев снижение обоняния или его отсутствие сопровождается другими симптомами болезни – это и с лихорадкой, и другими какими-то катаральными явлениями в виде кашля, насморка, с явлением интоксикации и так далее.
– Может ли ПЦР-тестирование полностью исключить вирус, если результат теста отрицательный?
– Нет, однозначно нет. То есть на результаты ПЦР-диагностики могут влиять различные факторы. Во-первых, сам период заболевания, когда вирус уже не определяется в носоглотке, необходимо его определение в мокроте. Кроме того, оказывает влияние и правильность техники забора, взятия материала.
При постановке ПЦР-теста не только при коронавирусной инфекции, но и при любых других инфекциях, возможны ложноотрицательные результаты.
– Сейчас участились случаи пневмонии. Как распознать эту болезнь и как лечить?
Как распознать эту болезнь и как лечить?
– Общие рекомендации для всех – необходимо обратиться или написать хотя бы сообщение своему лечащему врачу. То есть при появлении первых признаков болезни необходимо оповестить своего лечащего врача. И очень важно при появлении первых признаков болезни не ходить на работу, ограничить любые физические нагрузки. Необходимо организму предоставить возможность справиться с этой инфекцией, чтобы внутренние резервы организма могли справиться.
Также очень важно, как и при любой вирусной инфекции, начинать с немедикаментозного лечения – это постельный, полупостельный режим, обильное питье, именно теплое и горячее питье, чтобы организм, употребляя горячий чай с малиновым вареньем, с медом, с лимоном и так далее хорошо пропотел.
Тем самым вместе с потом чтобы началось выделение токсинов и вирусов наружу. Так как коронавирусная инфекция имеет свои особенности, для нее характерно развитие пневмонии, а чтобы предупредить развитие пневмонии, не нужны никакие внутривенные капельные вливания, за исключением введения тех лекарственных препаратов, для которых нет других способов введения, кроме парентерального.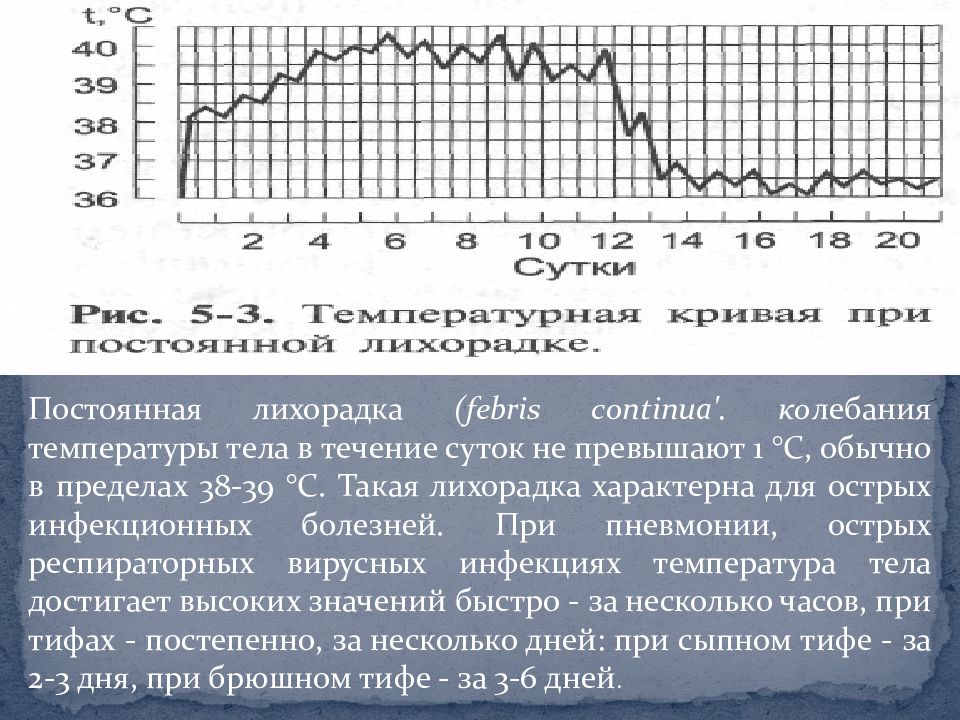 В основном в самом начале заболевания рекомендуются постельный режим, обильное питье, ограничение физических нагрузок и при повышении температуры тела прием жаропонижающих препаратов – это «Парацетомол», «Ибупрофен», «Нимесил».
В основном в самом начале заболевания рекомендуются постельный режим, обильное питье, ограничение физических нагрузок и при повышении температуры тела прием жаропонижающих препаратов – это «Парацетомол», «Ибупрофен», «Нимесил».
И очень важно в начале болезни не применять антибактериальные препараты. Потому что это вирусное заболевание, и при любой вирусной инфекции раннее назначение антибактериальных препаратов приводит к еще большему снижению иммунитета и препятствует организму самому бороться с данным заболеванием.
Любая вирусная инфекция чаще развивается у иммунодепрессивных людей со сниженным иммунитетом, и раннее назначение антибактериальных препаратов еще больше может усугубить течение данной вирусной инфекции.
Первыми признаками пневмонии являются высокая температура, которая длится в течение нескольких дней, держится на высоких цифрах и не поддается снижению на фоне жаропонижающих препаратов, одышка, затрудненное дыхание, боли в грудной клетке. Это основные симптомы пневмонии.
Это основные симптомы пневмонии.
Важно в начале заболевания больше лежать на животе. Температура на фоне жаропонижающих препаратов снижается, то есть она держится на высоких цифрах 38-39 градусов не постоянно в течение всего дня. Поэтому для профилактики пневмонии необходимо ложится на живот и глубоко дышать по состоянию несколько раз в течение дня для профилактики развития пневмонии.
И очень важно, чтобы люди не занимались самолечением. Как я уже говорила, при появлении первых признаков заболевания необходимо обратиться к своему лечащему врачу, поставить его в известность и лечиться в соответствии с его рекомендациями. Не надо заниматься самолечением.
Заболевшие люди без назначений специалистов самостоятельно начинают принимать антибактериальные препараты, антикоагулянты, гормональные препараты, что недопустимо делать без врачебного контроля.
При выявлении на КТ признаков пневмонии сразу же начинается паника, люди начинают применять антибактериальные препараты. Еще раз хочу акцентировать внимание читателей, что при коронавирусной инфекции, пневмонии вирусной этиологии антибактериальные средства не показаны. Антикоагулянты, глюкокортикостероиды также должны назначаться строго по показаниям и в условиях стационара. Применять эти препараты самостоятельно ни в коем случае нельзя! Все эти препараты, конечно, в определенных случаях назначать надо, но строго по показаниям и по рекомендациям врача. Потому что каждый из этих препаратов обладает массой побочных эффектов и противопоказаний. И если лечение этими препаратами назначено не по показаниям, то в каких-то случаях это может усугубить течение болезни.
Еще раз хочу акцентировать внимание читателей, что при коронавирусной инфекции, пневмонии вирусной этиологии антибактериальные средства не показаны. Антикоагулянты, глюкокортикостероиды также должны назначаться строго по показаниям и в условиях стационара. Применять эти препараты самостоятельно ни в коем случае нельзя! Все эти препараты, конечно, в определенных случаях назначать надо, но строго по показаниям и по рекомендациям врача. Потому что каждый из этих препаратов обладает массой побочных эффектов и противопоказаний. И если лечение этими препаратами назначено не по показаниям, то в каких-то случаях это может усугубить течение болезни.
– Это касается и таких препаратов, как «Дексаметазон», «Клексан»?
– В отношении антибактериальных препаратов я сказала ранее. Они еще больше могут усугубить иммунодефицит, а развитие заболевания может быть более пролонгированным, более вялотекущим, продолжительным и тем самым оно само может способствовать развитию бактериальных осложнений. В отдельных случаях назначение антибактериальных препаратов показано уже в начале болезни, но строго индивидуально. Есть люди с сопутствующей патологией, с хронической обструктивной болезнью легких, рядом других заболеваний, когда назначение этих антибактериальных препаратов может быть показано уже с первых дней болезни. Но опять-таки это индивидуально и это должно проводиться строго по назначению врачей.
В отдельных случаях назначение антибактериальных препаратов показано уже в начале болезни, но строго индивидуально. Есть люди с сопутствующей патологией, с хронической обструктивной болезнью легких, рядом других заболеваний, когда назначение этих антибактериальных препаратов может быть показано уже с первых дней болезни. Но опять-таки это индивидуально и это должно проводиться строго по назначению врачей.
– Сейчас в социальных сетях активно рекламируются китайские препараты. Что Вы знаете об их эффективности?
– В отношении препаратов, которые не имеют подтверждения доказательной медициной и эффективность которых не доказана, я ничего не могу сказать и тем более рекомендовать. Есть конкретные препараты, которые имеют доказательную базу, и этими препаратами надо лечиться под контролем врачей.
В отношении китайских препаратов мы ничего не знаем, и я их не рекомендую.
– Может ли рентген выявить пневмонию или это можно сделать только на аппарате КТ?
– Да, может.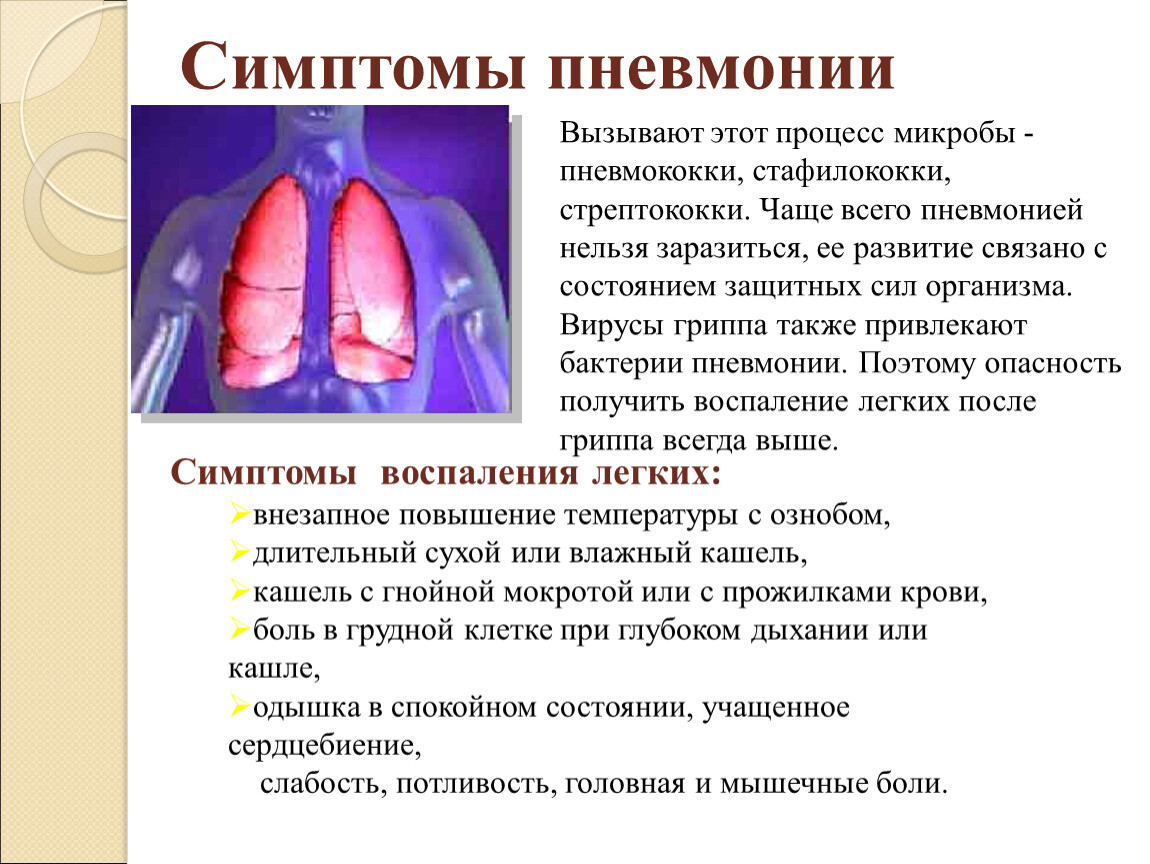 Признаки пневмонии можно также выявлять и при рентгенографии легких. Но в первые дни болезни признаки пневмонии как на КТ, так и рентгенографии легких могут отсутствовать, поэтому идти и сразу проходить КТ или рентгенографию легких не надо.
Признаки пневмонии можно также выявлять и при рентгенографии легких. Но в первые дни болезни признаки пневмонии как на КТ, так и рентгенографии легких могут отсутствовать, поэтому идти и сразу проходить КТ или рентгенографию легких не надо.
И очень важно при самых первых днях болезни не бегать делать ПЦР, искать рентген, КТ. Надо находиться дома и как можно раньше начать немедикаментозную терапию болезни в соответствии с рекомендациями лечащего врача, не заниматься самолечением.
Если есть показания к проведению КТ или рентгенографии, врач сам даст вам направление для прохождения данного обследования. Всем подряд делать этого не надо. Есть строгие показания для этого.
– Помогают ли для профилактики коронавируса ингаляции содой?
– При начале болезни, если есть признаки пневмонии или, допустим, кашель с выделением мокроты, для того чтобы усилить отделение мокроты, уменьшить отек слизистой оболочки дыхательных путей, то только в этих случаях можно применять ингаляции. Действием профилактическим ингаляции не обладают.
Действием профилактическим ингаляции не обладают.
– Допустимо ли сейчас начинать закаливания холодной водой?
– Абсолютно нельзя применять обливания в этот момент. С учетом того, что сейчас идет подъем заболеваемости данной вирусной инфекции, необходимо избегать все факторы переохлаждения, в том числе и резкие закаливания. Все должно быть в меру.
В отношении питания: сейчас лето, много фруктов, овощей, ягод, которые сами богаты антиоксидантами, аскорбиновой кислотой и другими витаминами.
Поэтому их употребление оказывает положительное влияние на организм человека в целом и в первую очередь на иммунную систему, на относительно-восстановительные процессы, происходящие в организме человека. Поэтому их употребление поможет побороть данную инфекцию.
– Благодарю Вас за беседу!
«Поражена половина легких»: в Петербурге девушка с кашлем и высокой температурой неделю добивалась госпитализации с внебольничной пневмонией — Происшествия — Новости Санкт-Петербурга
Петербурженка Юлия (имя изменено) рассказала в соцсетях о своей госпитализации с внебольничной пневмонией. Несмотря на температуру и кашель, ей отказывались делать тесты на коронавирус и везти в больницу.
Несмотря на температуру и кашель, ей отказывались делать тесты на коронавирус и везти в больницу.
«Неделю назад вечером я почувствовала сильнейшую слабость — градусник показал всего 37,3. Но почему-то находиться в вертикальном положении было невозможно. На следующий день, в среду, температура выросла до 38, был сухой кашель. Ломило голову и все тело, не могла вставать, — рассказала Юлия. — Я вызвала участкового врача. Он послушал меня, прописал ингавирин и парацетамол. И сказал приходить на приём в понедельник, 18 мая. «А тест на соvid?» — спросила я. «Не вижу оснований, — заметил участковый и пояснил: — Вам не 65+, и вы не выезжали за границу. (Тут вспомнились бодрые отчеты по телику о том, как у нас хорошо все с тестами.) Впрочем, за свои деньги, конечно, можно сдать».
К пятнице температура поднялась до 39. Парацетамол уже не помогал сбивать. Участковый назначил по СМС антибиотик. Но температура к вечеру уже была выше 39, и Юлия решилась вызвать скорую.
«Диспетчер отказалась отправлять бригаду только из-за температуры, дала мне несколько рекомендаций, как сбить подручными средствами и другими таблетками, кроме парацетамола. Советы помогли мне мало, и ночью я таки выпросила, чтобы ко мне приехали. Доктор поставил волшебный укол литички и подарил несколько часов спокойного сна без озноба, жара, тошноты и ломоты», — написала Юлия.
Советы помогли мне мало, и ночью я таки выпросила, чтобы ко мне приехали. Доктор поставил волшебный укол литички и подарил несколько часов спокойного сна без озноба, жара, тошноты и ломоты», — написала Юлия.
После визита скорой к ней пришёл участковый, который сообщил, что ему со скорой передали, что у неё услышали бронхит. Хотя, по его мнению, это не так — «легкие чистые» и нет оснований для направления на КТ, хотя девушка его об этом попросила.
Пятый день болезни никаких улучшений не принёс, напротив, стало хуже — температура снова выше 39, которая сбивалась лишь на пару часов. А дальше нарастала по новой. Участковый был на связи, но в своём репертуаре: нет оснований.
«Снова решаюсь на скорую. Выслушиваю от диспетчера злой ответ, что у них куча вызовов и ко мне не могут ездить каждый день сбивать температуру. «Если вы ртом таблетки не можете проглотить»», — рассказала Юлия. После этого она разревелась в трубку, и к ней все-таки приехала скорая. И ее снова не повезли на КТ, лишь сделали укол.
На шестой день, в понедельник, она сама на ибупрофене доехала до поликлиники. И участковый наконец-то выписывает направление в больницу, на КТ, потому что «так долго температурить ненормально». Из дома она вызвала скорую в 17:10. Но добралась карета до пациентки лишь к 1:30. Потом была еще очередь на КТ на 2 часа. Результат показал вирусную пневмонию, и Юлии выдали направление в стационар. Но выяснилось, что везти некуда.
«Нет мест нигде! У нас скорые с пациентами в очередях стоят перед закрытыми дверьми. Все забито! Везите ее домой. Пусть вызывает терапевта, назначают лечение на дому», — передает девушка слова врачей.
Только после того, как она начала терять сознание в машине скорой, ее пообещали отвезти в больницу, как только появятся свободные места. И к 9 утра к ней приехала новый врач и госпитализировала в 122-ю больницу.
«После недели какой-то расхлябанности, растерянности, отфутболивания меня такой кайф было увидеть четкую работу: тут тебя приняли, тут заполнили доки, тут быстро взяли ВСЕ анализы, в том числе на covid-19 и повторное КТ, отвели в палату, поставили капельницу», — поделилась Юлия.
Дежурный врач заявила, что больничная КТ показала, что у Юлии поражена половина легких. И что хотя у неё отрицательные тесты на коронавирус, клиническая картина в целом и все симптомы говорят о пневмонии, вызванной коронавирусом.
алтайский врач разъяснила, почему не нужно рваться на КТ и тесты на COVID-19
«Без паники»: алтайский врач разъяснила, почему не нужно рваться на КТ и тесты на COVID-19
Врач-рентгенолог из Барнаула Татьяна Щегарцова несколько дней назад рассказала «Толку», почему не стоит рваться на КТ, бесконтрольно употреблять антибиотики и вызывать «скорую» при первых признаках ОРВИ. Рекомендации Щегарцовой одобрила главный терапевт-пульмонолог алтайского Минздрава Ирина Бахарева.
Истерию нужно остановить
По мнению Татьяны Щегарцовой, обращения за плановой помощью в медучреждения по возможности следует свести к минимуму, чтобы снизить риск заражения (в больницах и стационарах он сейчас высок, как никогда) и разгрузить медиков.
«Вам не нужна «скорая помощь» и КТ, если у вас первичная невысокая температура (до 38,5 градусов), кашель, болит горло и голова, насморк, ломота и слабость. Эти признаки могут указывать на любое ОРЗ», – указала врач.
Она посоветовала готовиться лечиться дома, отметив, что любая ОРВИ в большинстве случаев проходит самостоятельно. Также, по словам медика, тактика лечения не меняется в зависимости от результатов теста или КТ, поэтому на последнюю процедуру не стоит усиленно рваться. Она добавила, что пневмония даже с обширным поражением легких не всегда тяжёлая, поэтому объем поражения легких не является показанием к госпитализации. Пневмония при ковиде – это не осложнение, а, скорее, симптом. Татьяна Щегарцова отметила, что, например, при поражении 25% лёгких вполне можно лечиться дома, а восстановятся они самостоятельно. В больницы же направляются, в основном, те, кому требуется подключение к аппарату ИВЛ. Врач также посоветовала чаще гулять на свежем воздухе и делать дыхательную гимнастику, чтобы восстановление шло быстрее.
Что употреблять, если появились признаки ОРВИ
Татьяна Щегарцова подчеркнула, что лечение ОРВИ всегда направлено не на причину (потому что такого лечения не существует), а на снятие симптомов и порекомендовала стандартный набор мер: обильное питьё, леденцы при боли в горле, больше овощей и фруктов в рационе и не сбивать температуру, если она ниже 38,5. При превышении этого порога медик посоветовала пить парацетамол. Она отметила, что лучше предпочесть монопрепараты, чтобы не употреблять сразу несколько действующих веществ и добавила, что при коронавирусе субфебрильная температура (37,1 – 38,0) может сохраняться долгое время и бояться этого не следует.
Татьяна Щегарцова заявила, что в настоящее время в мире не существует лекарства от COVID-19. Японский разрекламированный фавипиравир имеет побочные эффекты, противопоказан беременным, а его эффективность не доказана. Отдельно она коснулась вопроса применения антибиотиков. По словам медика, они предназначены для борьбы с бактериями, а при вирусах не помогают. К тому же, если употреблять их бесконтрольно, то можно вырастить суперустойчивую инфекцию, которую будет крайне тяжело побороть. По этой же причине нельзя бросать прием антибиотиков на полпути, нужно пропивать весь курс – чтобы бактерии погибали, а не становились резистентными.
К тому же, если употреблять их бесконтрольно, то можно вырастить суперустойчивую инфекцию, которую будет крайне тяжело побороть. По этой же причине нельзя бросать прием антибиотиков на полпути, нужно пропивать весь курс – чтобы бактерии погибали, а не становились резистентными.
Прием антибиотиков при вирусной инфекции будет только тормозить процесс выздоровления, ослаблять иммунитет, который должен бороться с вирусом. Менять антибиотик, пить второй, третий препарат смертельно опасно! Пациентов, которые так делали, впоследствии крайне трудно вылечить. Если температура нормализовалась, а через день-два снова повысилась, это может быть признаком того, что к вирусной инфекции присоединилась вторичная бактериальная. В этом случае нужно оповестить врача об ухудшении состояния для рассмотрения вопроса о назначении антибиотиков, и сдать анализ крови.
Когда пора вызывать скорую?
«Скорую помощь» вызывать следует лишь при появлении осложнений: тяжёлая одышка, нехватка воздуха (болезненность в груди при дыхании ею не является), резкий и сильный упадок сил (человек не может встать с кровати), температура держится выше 38,5 более трех дней и плохо сбивается. При одышке Татьяна Щегарцова советует лежать на животе – так она легче переносится.
При одышке Татьяна Щегарцова советует лежать на животе – так она легче переносится.
Коронавирус также может вызвать осложнение в виде цитокинового шторма – когда иммунные клетки активно бесконтрольно каскадом вырабатывают особые сигнальные молекулы. Результатом этого процесса является не только повреждение вируса, но и собственных клеток. В частности, внутреннего слоя сосудов, что ведет к возникновению тромбов. На дому это не лечится.
Татьяна Щегарцова заявила, что лекарственной профилактики от ковида нет и посоветовала сократить количество контактов с людьми, соблюдать социальную дистанцию, гулять на свежем воздухе, правильно носить маски, регулярное мыть руки, проветривать помещения и питаться разнообразной здоровой пищей.
Кто-то должен работать. Студенты бийского медколледжа рассказали о практике в ковидном госпитале
Новости
Никто из 30 будущих медиков не заразился коронавирусом
Елена Хегай, врач: «Антибиотики не работают против вирусов»
— Многие говорят, что в первые два дня или в первые 24 часа следует начать иммуномодулятор, как вы к этому относитесь?
— Хочу сразу сказать, что, к сожалению, волшебных таблеток не существует. В частности, волшебных таблеток под названием «иммуномодуляторы». Есть препараты для повышения активности иммунной системы, но они довольно-таки серьезные и используются только в условиях стационара, например, пациентами после химиотерапии. Препараты, производители которых нас уверяют нас в том, что эти таблетки помогут улучшить иммунитет, к сожалению, не доказали свои эффективность в клинических испытаниях. Их эффект не превышает эффект пустышки.
— Давайте назовем некоторые из них, самые популярные, которые люди смели в аптеках. К примеру, полиоксидоний…
К примеру, полиоксидоний…
— Все «фероны», интерферон. Есть препарат интерферон, который используется при лечении от гепатита С, но это совсем другой препарат, вводится не в виде ректальных свечей и не в виде таблеток. Интерферон, который широко назначают как иммуномодулятор, виферон — это все препараты с недоказанной эффективностью, и по сути никакой пользы организму они не приносят. Но, как любое лекарственное средство, как любое химическое вещество, которое попадает наш организм, они обладают риском развития побочных эффектов, это во-первых. В во-вторых, когда их начинают принимать несколько во все физиологические отверстия, тогда еще возникает риск неблагоприятных лекарственных взаимодействий.
— Еще ингавирин популярен…
— Ингавирин, арбидол, их очень много. Их производители позиционируют как иммуномодуляторы, плюс как препараты противовирусного широкого спектра действия. Можно смело сказать, что никаким эффектом они не обладают, их можно принимать только для успокоения. Но опять-таки, мы должны всегда помнить о возможном риске побочных эффектов, и в данном случае ожидаемая польза стремится к нулю.
Но опять-таки, мы должны всегда помнить о возможном риске побочных эффектов, и в данном случае ожидаемая польза стремится к нулю.
— Недавно я столкнулась с ситуацией, когда была высокая температура, одна долго не сбивалась, и пришлось вызывать скорую помощь. Она приехала, и фельдшер сделал назначение: нимесил, ацикловир три раза в день, парацетамол, глюкоза 200 внутривенно, через капельницу, витамины В12, В6 и хилак форте. Вы не могли бы сказать, что в этом назначении не так?
— Это вообще сборная солянка. Если бы я увидела такой список назначений, то первый мой вопрос был бы: а что собственно мы лечим? Мы здесь видим всё от всего, я еще удивлена, что здесь нет ни одного антибиотика, обычно у нас любят назначать их и антигрибковое, чтобы ударить по всем фронтам, что называется. Нимесил — хорошо, я согласна, это нестероидный противовоспалительный препарат, который относится к той же группе, что ибупрофен и парацетамол, то есть, жаропонижающее, болеутоляющее и противовоспалительного действия. Что касается ацикловира, то я хочу всем напомнить, в том числе, и своим коллегам-врачам, что это препарат, который обладает эффективностью в отношении вирусов из семейства герпес-вирусов. Их много типов, но для человека клинически значимыми являются шесть : первый, второй вирус герпеса, потом вирус ветряной оспы, вирус опоясывающего лишая, вирус Эпштейна-Барра или инфекционный мононуклеоз, и т.д. Если врач заподозрил у пациента одно из этих состояний, если наблюдается относительно тяжелое течение болезни, тогда мы можем рекомендовать ацикловир. Во всех остальных случаях, например, когда повысилась температура, это просто «в огороде бузина, в Киеве – дядька». По поводу капельниц хочу всех призвать: давайте это капельное безобразие прекращать. Во всем мире давно отошли от этой практики, потому что есть осложнения после внутривенных инфузий, в частности, это могут быть тромбофлебиты, тромбозы и так далее. Каждый прокол — вмешательство во внутреннюю среду организма, возникает риск инфицирования и воспаления.
Что касается ацикловира, то я хочу всем напомнить, в том числе, и своим коллегам-врачам, что это препарат, который обладает эффективностью в отношении вирусов из семейства герпес-вирусов. Их много типов, но для человека клинически значимыми являются шесть : первый, второй вирус герпеса, потом вирус ветряной оспы, вирус опоясывающего лишая, вирус Эпштейна-Барра или инфекционный мононуклеоз, и т.д. Если врач заподозрил у пациента одно из этих состояний, если наблюдается относительно тяжелое течение болезни, тогда мы можем рекомендовать ацикловир. Во всех остальных случаях, например, когда повысилась температура, это просто «в огороде бузина, в Киеве – дядька». По поводу капельниц хочу всех призвать: давайте это капельное безобразие прекращать. Во всем мире давно отошли от этой практики, потому что есть осложнения после внутривенных инфузий, в частности, это могут быть тромбофлебиты, тромбозы и так далее. Каждый прокол — вмешательство во внутреннюю среду организма, возникает риск инфицирования и воспаления. Что такое глюкоза с аскорбинкой? Выпейте чай с лимоном и сахаром. Не нужно прокалывать вены для того, чтобы в организм ввести дополнительную жидкость. Не будет такого вреда, какой мы можем наблюдать после капельниц. Из всего списка, который вы перечислили, я бы оставила только нимесил от температуры, и то рекомендовала бы его заменить на парацетамол или ибупрофен, потому что нимесил не прошел испытание на безопасность.
Что такое глюкоза с аскорбинкой? Выпейте чай с лимоном и сахаром. Не нужно прокалывать вены для того, чтобы в организм ввести дополнительную жидкость. Не будет такого вреда, какой мы можем наблюдать после капельниц. Из всего списка, который вы перечислили, я бы оставила только нимесил от температуры, и то рекомендовала бы его заменить на парацетамол или ибупрофен, потому что нимесил не прошел испытание на безопасность.
Доктор73 — Новости — Главный внештатный пульмонолог Ульяновской области Ирина Галушина: «В период роста ОРВИ не стесняйтесь носить маску»
Главный внештатный пульмонолог Ульяновской области Ирина Галушина: «В период роста ОРВИ не стесняйтесь носить маску»
С наступлением холодного времени года происходит рост заболеваемости острыми респираторными вирусными инфекциями (ОРВИ) и пневмонией. Диагноз ОРВИ объединяет группу острых воспалительных заболеваний органов дыхания (как правило поражаются верхние дыхательные пути), вызываемых различными вирусами, наиболее часто из них встречаются парагрипп, аденовирусная инфекция, риновирусная инфекция, респираторно-синтициальный вирус, а также грипп (на долю которого приходится примерно 15-20% от всех случаев заболеваний ОРВИ).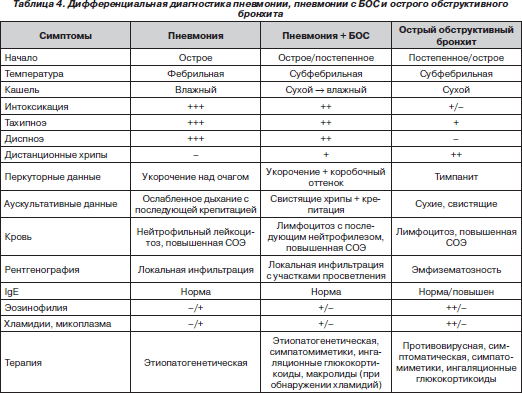 Что нужно знать о пневмонии и ОРВИ, чтобы «простуда» не изменила ваши планы рассказала главный внештатный пульмонолог Ульяновской области, заведующая пульмонологическим отделением Ульяновской областной клинической больницы Ирина Галушина.
Что нужно знать о пневмонии и ОРВИ, чтобы «простуда» не изменила ваши планы рассказала главный внештатный пульмонолог Ульяновской области, заведующая пульмонологическим отделением Ульяновской областной клинической больницы Ирина Галушина.
— Какие осложнения могут быть от ОРВИ ? Каковы симптомы пневмонии?
— Для всех ОРВИ характерны общие черты – повышение температуры тела, першение в горле, появление заложенности носа и ринита, кашель, общее недомогание. В зависимости от вида вируса эти симптомы могут быть выражены в большей или меньшей степени. Опасны все ОРВИ развитием осложнений: бронхит, пневмония (воспаление легких), ларингоспазм (особенно часто при парагриппе), отит (воспаление уха), воспаление придаточных пазух носа (синусит). Наиболее часто осложнения возникают при гриппе, в том числе и такие тяжелые как развитие вирусной пневмонии (резко появляется и быстро нарастает одышка, появляется кровохарканье (точечки, прожилки или сгустки крови в мокроте), которая при несвоевременном лечении может привести в реанимацию или закончиться летальным исходом. На фоне ОРВИ и гриппа очень часто обостряются имеющиеся хронические заболевания. Особенно тяжело может протекать грипп у беременных, маленьких детей, пожилых, при наличии ожирения, сахарного диабета, хронических заболеваниях органов дыхания, сердечно-сосудистой системы, при сниженном иммунитете (ВИЧ инфекция, частый или постоянный прием глюкокортикостероидов (преднизолон, метипред и другие), пациенты с болезнями крови и онкологическими заболеваниями). Лучшей защитой от гриппа является вакцинация- вакцинированные граждане болеют редко, а если человек, сделавший прививку и заболеет, то заболевание будет протекать не тяжело, без осложнений. Схожую картину вначале заболевания имеет и пневмония (повышенная температура, кашель, общее недомогание). Однако в отличии от ОРВИ, пневмония чаще всего вызывается бактериями (наиболее часто встречается пневмококк), но у людей с хроническими заболеваниями, низким иммунитетом может вызываться вирусами, грибковой инфекцией и сочетанием нескольких возбудителей.
На фоне ОРВИ и гриппа очень часто обостряются имеющиеся хронические заболевания. Особенно тяжело может протекать грипп у беременных, маленьких детей, пожилых, при наличии ожирения, сахарного диабета, хронических заболеваниях органов дыхания, сердечно-сосудистой системы, при сниженном иммунитете (ВИЧ инфекция, частый или постоянный прием глюкокортикостероидов (преднизолон, метипред и другие), пациенты с болезнями крови и онкологическими заболеваниями). Лучшей защитой от гриппа является вакцинация- вакцинированные граждане болеют редко, а если человек, сделавший прививку и заболеет, то заболевание будет протекать не тяжело, без осложнений. Схожую картину вначале заболевания имеет и пневмония (повышенная температура, кашель, общее недомогание). Однако в отличии от ОРВИ, пневмония чаще всего вызывается бактериями (наиболее часто встречается пневмококк), но у людей с хроническими заболеваниями, низким иммунитетом может вызываться вирусами, грибковой инфекцией и сочетанием нескольких возбудителей.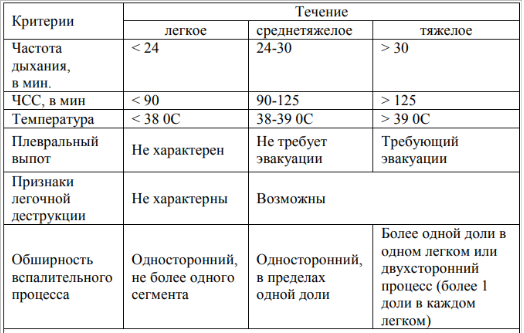 Группа риска по тяжелому течению пневмонии аналогична таковой при ОРВИ. Поэтому маленьким детям, пожилым и пациентам с тяжелыми сопутствующими заболеваниями врачи рекомендуют сделать прививку от пневмококковой инфекции. Тяжелая пневмония опасна осложнениями (кроме легких поражаются сердце, печень, почки, головной мозг и другие органы), что может привести к смерти. Для того, чтобы избежать осложнений при пневмонии, гриппе и ОРВИ необходимо при повышении температуры тела, появлении кашля, болей в горле, заложенности в носу или при резком ухудшении общего самочувствия сразу обратиться к врачу. Только врач сможет правильно поставить диагноз и назначить необходимое лечение. Важно помнить, что температура может появляться и при других заболеваниях, например пиелонефрите (воспалении почек), воспалительном процессе в брюшной полости. И только врач сможет поставить диагноз!
Группа риска по тяжелому течению пневмонии аналогична таковой при ОРВИ. Поэтому маленьким детям, пожилым и пациентам с тяжелыми сопутствующими заболеваниями врачи рекомендуют сделать прививку от пневмококковой инфекции. Тяжелая пневмония опасна осложнениями (кроме легких поражаются сердце, печень, почки, головной мозг и другие органы), что может привести к смерти. Для того, чтобы избежать осложнений при пневмонии, гриппе и ОРВИ необходимо при повышении температуры тела, появлении кашля, болей в горле, заложенности в носу или при резком ухудшении общего самочувствия сразу обратиться к врачу. Только врач сможет правильно поставить диагноз и назначить необходимое лечение. Важно помнить, что температура может появляться и при других заболеваниях, например пиелонефрите (воспалении почек), воспалительном процессе в брюшной полости. И только врач сможет поставить диагноз!
— Что нужно делать для профилактики ОРВИ, гриппа и пневмонии сейчас?
— В период роста ОРВИ не cтоит посещать без особой необходимости места большого скопления людей (например — магазины, театры, кино, игровые центры). А вот прогулки на свежем воздухе, посильные физические нагрузки принесут только пользу. Правильно питаться: включать в рацион белковые продукты (нежирное мясо, рыбу, яйца и творог), свежие овощи и фрукты, ягоды (капуста квашеная или сырая, лук, чеснок, сладкий перец, цветная капуста, смородина, шиповник сухой, цитрусовые). Больной человек не должен ходить на работу, учебу, в детский сад. При уходе за заболевшем членом семьи необходимо изолировать его в отдельной комнате, носить маски, каждые 2-3 часа проветривать помещение, ежедневно делать влажную уборку, посуда, предметы гигиены, полотенце у заболевшего должны быть отдельными. Беременные, пожилые и маленькие дети не должны контактировать с заболевшим. Доказано, что частое мытье рук и лица снижает заболеваемость ОРВИ. Если кто-то в вашем окружении чихает или кашляет, вы посещаете общественное место, медицинское учреждение в период роста ОРВИ не стесняйтесь носить маску. Грозными симптомами тяжелого течения гриппа или пневмонии являются появившаяся одышка (любой степени выраженности), кровохарканье, нарушение сознания, не снижающаяся температура тела, снижение артериального давления ниже привычных цифр – при любом из этих симптомов необходимо сразу вызвать скорую медицинскую помощь по телефону 03 или с сотового телефона 103.
А вот прогулки на свежем воздухе, посильные физические нагрузки принесут только пользу. Правильно питаться: включать в рацион белковые продукты (нежирное мясо, рыбу, яйца и творог), свежие овощи и фрукты, ягоды (капуста квашеная или сырая, лук, чеснок, сладкий перец, цветная капуста, смородина, шиповник сухой, цитрусовые). Больной человек не должен ходить на работу, учебу, в детский сад. При уходе за заболевшем членом семьи необходимо изолировать его в отдельной комнате, носить маски, каждые 2-3 часа проветривать помещение, ежедневно делать влажную уборку, посуда, предметы гигиены, полотенце у заболевшего должны быть отдельными. Беременные, пожилые и маленькие дети не должны контактировать с заболевшим. Доказано, что частое мытье рук и лица снижает заболеваемость ОРВИ. Если кто-то в вашем окружении чихает или кашляет, вы посещаете общественное место, медицинское учреждение в период роста ОРВИ не стесняйтесь носить маску. Грозными симптомами тяжелого течения гриппа или пневмонии являются появившаяся одышка (любой степени выраженности), кровохарканье, нарушение сознания, не снижающаяся температура тела, снижение артериального давления ниже привычных цифр – при любом из этих симптомов необходимо сразу вызвать скорую медицинскую помощь по телефону 03 или с сотового телефона 103. Желаю вам здоровья, не болейте!
Желаю вам здоровья, не болейте!
«Спросите пульмонолога». Почему сохраняется повышенная температура у переболевших пневмонией?
Рубрика «Спросите пульмонолога» на сайте «Доктора Питера» была открыта с начала июня для помощи горожанам в период пандемии коронавируса. В ней петербуржцы могут задать ведущим пульмонологам города вопросы о болезнях органов дыхания, проконсультироваться по поводу результатов исследований и тестов, возможностей реабилитации. Прошло почти два месяца, но рубрика по-прежнему востребована – вопросы продолжают поступать. Всего за это время врачи ответили на более двух сотен вопросов. Читателям «Доктора Питера» отвечают (на фото слева направо): главный пульмонолог Петербурга и СЗФО, директор НИИ пульмонологии ПСПбГМУ им. Павлова Ольга Николаевна Титова, заведующая пульмонологическим отделением Городской многопрофильной больницы №2 Ирина Юрьевна Крошкина, руководитель Городского пульмонологического центра при Введенской больнице Наталья Анатольевна Кузубова, ведущий научный сотрудник НИИ пульмонологии ПСПбГМУ им. Павлова Андрей Геннадьевич Козырев.
Павлова Андрей Геннадьевич Козырев.
Анонс рубрики обновляется каждую неделю. Новые вопросы можно оставлять в комментариях к этому тексту. Сегодня публикуем несколько ответов экспертов за прошлую неделю.
— Начала ходить в бассейн. Плаваю каждый день по часу. Приходится все это время дышать хлоркой, иногда попадает в нос и горло. Опасно ли это?
— Хлорирование воды уничтожает микроорганизмы и позволяет предотвратить заражение инфекциями. Вместе с тем, химикатов в воде не настолько много, чтобы несколько невольных глотков привели к отравлению. Иногда попадание воды в носовые ходы вызывает их отёчность, особенно у больных хроническим ринитом. Если Вас будет беспокоить такой дискомфорт, воспользуйтесь клипсой, сжимающей ноздри. Продаётся среди товаров для плавания в большинстве спортивных магазинов.
— Мне 42 года, заболел 1 июня, высокая температура. Был госпитализирован в Покровскую больницу с пневмонией (КТ2-32% повреждений), выписали из больницы 21 июня. Прошел месяц, чувствую себя неплохо, веду физически активный образ жизни. Смущает, что держится температура 37-37.4 и высокие антитела M. Сдавал на антитела сразу после выписки — lgM-15, IgG-16, спустя месяц lgM-10, lgG-16, тесты на Covid отрицательные. Такая температура и показатели антител нормальны для переболевшего человека? Или я еще болею?
— Говоря научным языком, у вас период реконвалесценции (выздоровления). Субфебрильная температура тела после пневмоний (необязательно коронавирусных) может держаться до нескольких месяцев и, как правило, постепенно нормализуется сама по себе. Иммуноглобулины класса М, характерные для острой фазы болезни, у вас закономерно снижаются. Иммуноглобулины класса G, надеюсь, будут сохраняться долго, защищая вас от повторного заражения.
— Недавно моя дочь провела гигантскую работу для получения на руки результатов анализов ПЦР на covid, которые мы сдавали ещё в мае. В поликлинике нам дали распечатку ответов. Вот на что обратила внимание. Муж заболел первым 1 мая, анализ у него брали 2 мая. По справке материал в Центр гигиены поступил 3 мая, дата проведения исследования 10 мая, результат «не подтверждено». Потом заболели я и дочь. У нас троих брали анализ 8 мая. Дата поступления в Центр гигиены 10 мая, дата проведения исследования 17 мая, результат «не подтверждено». Потом тесты делали 17 мая, исследование 24 мая, результат тот же. Может материал для исследования сохраниться без изменений за такой длительный период до обработки (7 дней)? Ведь у мужа брали на второй день активной фазы заболевания. Я вообще очень сильно болела и 8 мая был пик, потом ещё и в больницу попала.
— Если речь идёт о мазках из носоглотки или ротоглотки (зева), то время хранения образцов до исследования не должно превышать 5 дней при +2 ‐ +8 °C, но может быть больше при –20 °C или –70 °C. На практике результат чаще не совпадает с ожидаемым из-за погрешностей при заборе материала и его транспортировке. Для уточнения диагноза можно попробовать оценить уровень антител в крови. Положительный или отрицательный результат и здесь не является твёрдой гарантией, но в случае соответствующей клинико-лучевой картины в мае и обнаружения антител у всех троих в настоящее время особых сомнений в перенесённой COVID-19 не будет.
— Какая экспозиция ультрафиолетового излучения и какая концентрация озона в помещении убивают коронавирус? Необходимо ли, чтобы снизить вероятность заражения коронавирусом, носить изолирующие СИЗ — очки, маски, или же хватает обычных корригирующих или солнцезащитных очков, как барьера для загрязнённых рук? Проводились ли у нас в стране научные исследования по этим вопросам?
— По поводу концентрации озона, признаюсь, точно сказать не могу. Вероятно, озон губителен для вируса, как, впрочем, в значительных количествах и для всего живого — в медицинских источниках обсуждается скорее связь между загрязнением воздуха озоном в крупных городах и повышением риска заражения COVID-19. С другой стороны, озон используется в некоторых случаях и для лечения — любое средство, в зависимости от ситуации, может быть и спасением, и ядом. Что касается ультрафиолета, здесь нужно учитывать много обстоятельств — характеристики помещения, мощность излучателя и т.д. Формально вирус начинает погибать уже через несколько секунд, но облучение, в зависимости от конструкции прибора, рекомендуется проводить от 20 минут до часа. Подчёркиваю, что это не является альтернативой химической дезинфекции. Однозначного ответа нет и в отношении средств индивидуальной защиты. Безусловно, облачение врача, работающего в «красной» зоне, где концентрация вируса крайне высока, сильно отличается от обычной медицинской маски и перчаток. Однако, поверьте, пользоваться специализированными средствами защиты достаточно дискомфортно, и долго вы так не проходите. Кроме того, характер зависимости между свойствами защиты и риском заражения не прямо пропорциональный. Было бы здорово, если бы люди в повседневных условиях не забывали хотя бы о простых средствах защиты. К сожалению, как показывает жизнь, население с каждым днём об этом всё больше забывает, и количество новых случаев COVID-19 снижается не так быстро, как хотелось бы.
© ДокторПитер
Пневмония — Аптека Health Park
W что это пневмония?
Пневмония — это инфекция одного или обоих легких, вызываемая более чем 30 различными источниками, включая бактерии, вирусы, грибки и мелкие микробы. Поэтому важно определить источник инфекции, чтобы выбрать правильное лечение.
Наиболее частой причиной вирусной пневмонии у взрослых является вирус гриппа. Вы можете заболеть пневмонией, когда ваша иммунная система становится слабой, или если микроб является сильным, или когда ваше тело проникает в большое количество, или ваше тело не может фильтровать микробы из дыхательных путей, или сочетание предыдущих причин.Когда микробы проникают в воздушные мешочки легких (альвеолы), альвеолы воспаляются и наполняются жидкостью, что вызывает симптомы пневмонии.
Симптомы
- Кашель (новый или усилившийся)
- Увеличение выработки или изменение цвета слизи
- Температура тела ниже или выше нормы
- Лихорадка (> 100,9F или 38,3C)
- Низкая температура тела (<96,1F или 35,6C)
- Одышка
- Боль усиливается при дыхании, кашле или чихании
- Изменение психического статуса
- Гипервентиляция
Фактор риска пневмонии
- Курение сигарет
- Недавняя респираторная вирусная инфекция (т.е. грипп) из-за ослабленной иммунной системы, что может привести к осложнению респираторной инфекции, пневмонии
- Хроническое заболевание легких (например, ХОБЛ, бронциэктазы или муковисцидоз)
- Постоялец в учреждении сестринского ухода — условия аналогичны больнице, где присутствует много инфекционных заболеваний и инфекции легко распространяются
- Алкоголизм
- Затруднение при глотании — может вызвать аспирацию, при которой посторонние предметы могут попасть в дыхательные пути вместо пищевода, что приведет к инфекции и воспалению легкого (ов)
Стоит ли мне беспокоиться?
Хотя многие люди полностью выздоравливают от пневмонии, она также может быть смертельной.По данным CDC, пневмония и грипп вместе являются причиной смерти номер 9 в США
.Факторы риска осложнений?
- Дети <1 года или взрослые ≥65 лет
- Хронические заболевания (например, диабет, цирроз печени и т. Д.)
- Другие заболевания или факторы, ослабляющие иммунную систему (например, СПИД, трансплантация, рак, аспленик и т. Д.)
Какие есть сложности?
- Острый респираторный дистресс-синдром (ОРДС) — тяжелая форма дыхательной недостаточности
- требуется вентилятор (дыхательный аппарат)
- Абсцессы легких
- Нечастое, но серьезное осложнение пневмонии
- Карманы гноя внутри или вокруг легкого, которые могут потребовать хирургического дренирования
- Сепсис
- неконтролируемое воспаление тела, которое может прогрессировать до широко распространенной органной недостаточности
Как диагностируется?
- Симптомы + рентген грудной клетки
- Симптомы + необходимые лабораторные исследования
Как я могу почувствовать себя лучше?
- Сначала обратитесь за медицинской помощью
- Сохраняйте водный баланс и придерживайтесь хорошо сбалансированной диеты
- Анальгетики или жаропонижающие средства
- парацетамол или НПВП (т.е. Ибупрофен, напроксен)
- Подлокотник
Лечение внебольничной пневмонии
- Курс лечения полностью зависит от источника инфекции и степени тяжести
- Типичные методы лечения включают:
- Азитромицин минимум 5 дней
- Пациенты с высоким риском (с диабетом, хроническими заболеваниями сердца, легких, печени или почек, алкоголизмом, раком, аспленией и т. Д.)
- Левакин (Левофлоксацин) не менее 5 дней
- Избегать детей (может вызвать повреждение хряща), кроме аллергии на пенициллин и людей с сердечными заболеваниями
- Augmentin + Z-Pak минимум на 5 дней
Профилактика
- Вакцины, вакцины, вакцины!
- Не болейте гриппом! Сделайте прививку от гриппа
- Защититесь от пневмококковых бактерий
- Бросьте курить в любой момент жизни.Поговорите с фармацевтами HP о прекращении курения сегодня
- Следите за чистотой дыхательных путей, прикрывайте рот при кашле и чихании и мойте руки
Чем может помочь HPP?
- Вакцины
- Прививки от пневмонии доступны круглый год для всех от 18 лет!
- Знайте свою историю прививок. Будет полезно определить, какую вакцину вы должны получить.
- Прививки от пневмонии доступны круглый год для всех от 18 лет!
- Кому подойдет Prevnar?
- Если вам ≥65 лет и вы не получали Prevnar в возрасте от 19 до 64 лет или история прививок неизвестна
- Prevnar → 6 — 12 мес → Pneumovax
- Pneumovax → 1 год → Prevnar
- Две вакцины работают вместе, чтобы обеспечить оптимальную активность антител против клопов пневмонии 4,5
- Если вам ≥65 лет и вы не получали Prevnar в возрасте от 19 до 64 лет или история прививок неизвестна
- Сезон гриппа в США начинается уже в октябре и продлится до мая, НО для выработки достаточного количества антител после вакцинации требуется 2 недели.
- Прививки от гриппа доступны для возраста ≥14 лет
- Сделайте прививку от гриппа уже в середине сентября, она защитит вас на год
Что произойдет в тяжелом случае пневмонии?
- Вам следует лечиться в больнице, если у вас есть серьезные признаки и симптомы пневмонии, или если вам стало хуже, когда вы лечитесь дома.(См. Риски и примеры осложнений)
Нужна помощь, чтобы вернуться к нормальной жизни?
- ГЭС участвует в уникальном проекте передачи ухода (Project Harmony). Когда пациента направляет больница, мы гарантируем, что
- Пациент получит нужные лекарства в нужное время (мы упаковываем лекарства в контейнер для таблеток)
- Лекарство доставлено (по запросу пациента)
- Пациент должен быть осмотрен лечащим врачом в течение 30 дней, чтобы проконтролировать недавний визит в больницу и убедиться в его благополучии
- Свяжите пациента с куратором, чтобы он помогал ему дома
Артикул:
- Американская ассоциация легких
www.Lung.org/lung-disease/pneumonia
2. Руководство IDSA
https://www.thoracic.org/statements/resources/mtpi/idsaats-cap.pd
3. 2013 Смертность
http://www.cdc.gov/nchs/data/nvsr/nvsr64/nvsr64_02.pdf
4. Еженедельный отчет о заболеваемости и смертности в 2014 г.
http://www.cdc.gov/mmwr/preview/mmwrhtml/mm6337a4.htm
5. График вакцинации CDC
http://www.cdc.gov/vaccines/schedules/hcp/imz/adult.html
Симптомы и предупреждающие знаки пневмонии
Пневмония — это распространенная инфекция легких, которая может вызывать кашель, боль в груди и затрудненное дыхание.Это также может быть смертельно опасным. По данным Центров по контролю и профилактике заболеваний (CDC), ежегодно от пневмонии умирает около 50 000 американцев.
Конечно, пневмония не всегда смертельна. Например, «ходячая пневмония» — это настолько легкая форма заболевания, что она практически не мешает вашей обычной деятельности. Для большинства людей своевременная диагностика и лечение являются ключом к минимизации негативных последствий этой легочной инфекции; чем раньше вы обратитесь за медицинской помощью по поводу симптомов пневмонии, тем скорее вы почувствуете себя лучше.Обратите внимание на эти пять симптомов и признаков пневмонии.
Все, что раздражает легкие — дым, инфекция, даже химическое воздействие — может вызвать кашель. Кашель также является основным симптомом простуды, которая обычно не требует лечения. Итак, как узнать, является ли кашель симптомом потенциально серьезного заболевания, такого как пневмония? Обратите внимание на кашель с течением времени.
Кашель, который со временем усиливается, а не уменьшается, может быть признаком пневмонии; любой, кто чувствует себя хуже, чем лучше после нескольких дней простуды или гриппа, должен обратиться к врачу.Также рекомендуется обратиться к врачу, если вы начали откашливать слизь или мокроту, особенно если слизь густая, зеленая или желтая.
Если у вас стойкая лихорадка 102 градуса по Фаренгейту или выше, обратитесь за медицинской помощью, особенно если у вас также есть кашель. Лихорадка и озноб — общие симптомы пневмонии. Очень высокая температура — около 104 или 105 градусов по Фаренгейту — может быть симптомом бактериальной пневмонии. (Как правило, лихорадка, возникающая при вирусной пневмонии, не такая серьезная.)
Если вы ухаживаете за пожилым членом семьи или другом, также обратите внимание на более низкую, чем обычно, температуру тела. У людей старше 65 лет или со слабой иммунной системой иногда бывает низкая температура при пневмонии.
Если у вас болит грудь при глубоком вдохе или кашле, возможно, у вас пневмония. Некоторые люди описывают боль в груди, связанную с пневмонией, как «острую» или «колющую». Боль может усиливаться при физической активности.Вы также можете чувствовать усталость и одышку даже при минимальной активности, например, поднявшись на несколько ступенек или одевшись. Это потому, что пневмония затрудняет эффективное перемещение кислорода через легкие и к остальному телу.
Все, что вызывает внезапное замешательство или изменение умственной активности, является поводом для беспокойства. У людей старше 65 лет впервые возникшая спутанность сознания может быть признаком пневмонии (или другой инфекции). Это связано с тем, что пневмония снижает способность легких эффективно обменивать кислород и углекислый газ, поэтому люди с пневмонией, как правило, дышат менее глубоко.Оба эти фактора уменьшают поступление свежего кислорода в мозг. Если вы или ваш близкий испытываете замешательство или затрудненное дыхание, немедленно обратитесь за медицинской помощью. Если вы ухаживаете за человеком, у которого появляется спутанность сознания, но у него нет других симптомов, проверьте его температуру, а затем позвоните его лечащему врачу, чтобы сообщить о своих наблюдениях и выводах. Может потребоваться полное медицинское обследование.
5. Чувствует себя хуже, а не лучше
Обычно люди постепенно поправляются после простуды или другой респираторной инфекции.Если после периода улучшения вы снова почувствуете себя хуже, скорее всего, у вас вторичная инфекция — инфекция поверх первоначальной. (Когда ваше тело занято борьбой с одним набором микробов, другому микробу легче осесть и размножиться.) Любому, кто чувствует себя хуже, чем лучше после нескольких дней респираторных симптомов, следует обратиться к врачу.
Частое мытье рук, адекватное питание и много сна могут помочь избежать микробов, вызывающих пневмонию, и противостоять им.Людям с высоким риском серьезных осложнений пневмонии следует подумать о вакцинации от пневмонии. CDC рекомендует вакцину от пневмонии для:
Всем детям младше 2 лет
Всем взрослым в возрасте 65 лет и старше
Взрослым в возрасте от 19 до 64 лет, курящим сигареты
Людям в возрасте от 2 до 64 лет с определенные медицинские условия
Вы можете еще больше снизить риск пневмонии, сделав ежегодную вакцинацию от гриппа.Заболевание бактериальной пневмонией после гриппа не является чем-то необычным. Избегая гриппа, вы минимизируете свои шансы заболеть пневмонией.
Симптомы пневмонии у взрослых могут быть легкими или тяжелыми. Симптомы пневмонии при ходьбе обычно легкие, в то время как более серьезные случаи пневмонии характеризуются высокой температурой, болью в груди при дыхании, одышкой и постоянным кашлем. Всегда обращайтесь за медицинской помощью, если вы замечаете один или несколько предупреждающих признаков пневмонии.Это поможет вам избежать еще более серьезных осложнений, например, дыхательной недостаточности.
Пневмония — illadult.com
Бьярне Люр Хансен, доктор медицинских наук, и Филипп Скафте-Хольм, доктор медицинских наук, Институт наставничества
Пневмония — распространенное заболевание среди пожилых людей. Лихорадка, кашель, проблемы с дыханием и боли в груди — признаки пневмонии. У всех, кто болеет пневмонией, поднимается температура. Пневмонию необходимо лечить пенициллином. Поскольку болезнь серьезная, при подозрении на пневмонию следует немедленно вызвать врача.
Пневмония — распространенное заболевание, которое особенно возникает у пожилых людей и курильщиков, страдающих хроническими заболеваниями легких, такими как бронхит.
Пневмония сначала вызывается различными бактериями, реже — вирусом.
Часто пневмония начинается как простуда с насморка, боли в горле и сухого кашля. Через несколько дней у вас появится озноб, высокая температура, кашель, проблемы с дыханием и боли в груди. Лихорадка приходит как гром среди ясного неба и часто бывает выше 39ºC.Пневмония всегда вызывает жар — это также верно и для так называемой ходячей пневмонии. Кашель сухой в течение нескольких дней, но вскоре после этого следует мокрота с густым желтоватым или зеленоватым секретом. Нередко в мокроте бывает свежая кровь. Боли в груди распространяются вниз в легких и сильно усиливаются при кашле и глубоком вдохе.
Большинство людей с пневмонией тяжело больны и лежат в постели. Дыхание частое и поверхностное. Проблемы с дыханием могут быть доминирующими, и пожилые люди часто настолько сбиты с толку, что не могут позаботиться о себе и поэтому попадают в больницу.
Врач общей практики ставит диагноз, слушая легкие, осматривая заболевшего и взяв несколько образцов крови. Иногда необходимо сделать рентген легких, чтобы увидеть пневмонию.
Лекарство
Пневмония лечится антибиотиками. Обычно в течение первых 24 часов температура падает, и больной начинает чувствовать себя более комфортно. В тяжелых случаях пневмонии температура снижается только через несколько дней, но больной всегда чувствует себя лучше в течение первых 24 часов.Если вы не чувствуете себя лучше в течение первых 24 часов, это обычно происходит из-за того, что пенициллин не подходит для лечения. В этом случае врач прописывает другой антибиотик.
Что ты умеешь?
Потребление большого количества жидкости важно, потому что вы теряете много жидкости при повышении температуры. Больной должен быть одет легко и находиться в прохладном помещении.
Если вы не почувствуете себя лучше в первые 24 часа после начала лечения пенициллином.
Если вы подозреваете пневмонию.
Лихорадка у взрослых — инфекции
Врачи сначала задают вопросы о симптомах и истории болезни человека. Затем врачи проводят медицинский осмотр. То, что они обнаруживают во время анамнеза и физического осмотра, часто указывает на причину лихорадки и анализы, которые, возможно, необходимо сделать.
Врач начинает с того, что спрашивает человека о нынешних и предыдущих симптомах и расстройствах, принимаемых в настоящее время лекарствах, любых переливаниях крови, подверженности инфекциям, недавних поездках, вакцинациях и недавних госпитализациях, операциях или других медицинских процедурах.Характер повышения температуры редко помогает врачу поставить диагноз. Однако лихорадка, которая возвращается через день или каждые три дня, типична для малярии. Врачи рассматривают малярию как возможную причину только в том случае, если люди побывали в районе, где малярия распространена.
Недавнее путешествие может дать врачу ключ к разгадке причины лихорадки, поскольку некоторые инфекции возникают только в определенных местах. Например, кокцидиоидомикоз (грибковая инфекция) встречается почти исключительно на юго-западе США.
Также важны недавние снимки. Например, люди, работающие на мясокомбинате, с большей вероятностью заболеют бруцеллезом (бактериальная инфекция, передающаяся при контакте с домашними животными). Другие примеры включают небезопасную воду или пищу (например, непастеризованное молоко и молочные продукты, сырое или недоваренное мясо, рыбу и моллюски), укусы насекомых (например, клещи или комары), незащищенный секс, а также профессиональные или рекреационные воздействия (например, охота , походы и водные виды спорта).
Боль — важный ключ к разгадке возможного источника лихорадки, поэтому врач спрашивает о любой боли в ушах, голове, шее, зубах, горле, груди, животе, боках, прямой кишке, мышцах и суставах.
Другие симптомы, которые помогают определить причину лихорадки, включают заложенность носа и / или выделения, кашель, диарею и симптомы мочеиспускания (частоту, позывы к мочеиспусканию и боль при мочеиспускании). Информация о том, есть ли у человека увеличенные лимфатические узлы или сыпь (включая то, как она выглядит, где она и когда она появилась в связи с другими симптомами) может помочь врачу определить причину.Люди с повторяющейся лихорадкой, ночной потливостью и потерей веса могут иметь хроническую инфекцию, такую как туберкулез или эндокардит (инфекция внутренней оболочки сердца и, как правило, сердечных клапанов).
Врач также может спросить о следующем:
Связаться с инфицированным
Любые известные состояния, предрасполагающие к инфекции, такие как ВИЧ-инфекция, диабет, рак, трансплантация органов, серповидно-клеточная анемия или нарушения сердечного клапана, особенно при наличии искусственного клапана
Любые известные заболевания, предрасполагающие к лихорадке без инфекции, такие как волчанка, подагра, саркоидоз, сверхактивная щитовидная железа (гипертиреоз) или рак
Использование любых препаратов, предрасполагающих к инфекции, таких как препараты для химиотерапии рака, кортикостероиды или другие препараты, подавляющие иммунную систему
Употребление запрещенных наркотиков путем инъекций
Медицинский осмотр начинается с подтверждения лихорадки.Лихорадку наиболее точно определяют путем измерения ректальной температуры. Затем врач проводит тщательный осмотр с головы до ног, чтобы проверить источник инфекции или признаки болезни.
Пневмония | Симптомы пневмонии | Признаки пневмонии
Что такое пневмония?
Пневмония — это инфекция одного или обоих легких. Это заставляет воздушные мешочки легких заполняться жидкостью или гноем. Она может варьироваться от легкой до тяжелой, в зависимости от типа микроба, вызывающего инфекцию, вашего возраста и общего состояния здоровья.
Что вызывает пневмонию?
Бактериальные, вирусные и грибковые инфекции могут вызывать пневмонию.
Бактерии являются наиболее частой причиной. Бактериальная пневмония может возникнуть сама по себе. Он также может развиться после перенесенных вирусных инфекций, таких как простуда или грипп. Несколько различных типов бактерий могут вызывать пневмонию, в том числе
Вирусы, поражающие дыхательные пути, могут вызывать пневмонию. Вирусная пневмония часто протекает в легкой форме и проходит сама по себе в течение нескольких недель.Но иногда это настолько серьезно, что нужно лечиться в больнице. Если у вас вирусная пневмония, вы также рискуете заразиться бактериальной пневмонией. Различные вирусы, которые могут вызывать пневмонию, включают
Грибковая пневмония чаще встречается у людей с хроническими проблемами со здоровьем или ослабленной иммунной системой. Некоторые из типов включают
Кто подвержен риску пневмонии?
Любой человек может заболеть пневмонией, но определенные факторы могут увеличить ваш риск:
- Возраст; риск выше для детей в возрасте 2 лет и младше и взрослых в возрасте 65 лет и старше
- Воздействие определенных химикатов, загрязнителей или токсичных паров
- Образ жизни, например курение, злоупотребление алкоголем и недоедание
- Находиться в больнице, особенно если вы находитесь в отделении интенсивной терапии.Прием седативных препаратов и / или искусственная вентиляция легких еще больше повышает риск.
- Болезнь легких
- С ослабленной иммунной системой
- Проблемы с кашлем или глотанием из-за инсульта или другого состояния
- Недавно заболел простудой или гриппом
Каковы симптомы пневмонии?
Симптомы пневмонии могут варьироваться от легких до тяжелых и включают
Симптомы могут различаться для разных групп. Новорожденные и младенцы могут не проявлять никаких признаков инфекции.У других может быть рвота, жар и кашель. Они могут казаться больными, без энергии или беспокойными.
Пожилые люди и люди с серьезными заболеваниями или слабой иммунной системой могут иметь меньше и более легкие симптомы. У них может даже быть температура ниже нормальной. У пожилых людей, страдающих пневмонией, иногда возникают внезапные изменения в сознании.
Какие еще проблемы могут вызывать пневмония?
Иногда пневмония может вызывать серьезные осложнения, такие как
- Бактериемия, возникающая при попадании бактерий в кровоток.Это серьезно и может привести к септическому шоку.
- Абсцессы легких, представляющие собой скопление гноя в полостях легких
- Заболевания плевры — состояния, при которых поражается плевра. Плевра — это ткань, которая покрывает легкие снаружи и выстилает внутреннюю часть грудной полости.
- Почечная недостаточность
- Дыхательная недостаточность
Как диагностируется пневмония?
Иногда пневмонию сложно диагностировать. Это потому, что он может вызывать те же симптомы, что и простуда или грипп.Вам может потребоваться время, чтобы осознать, что у вас более серьезное заболевание.
Чтобы поставить диагноз, обратитесь к врачу
- Спросит об истории болезни и симптомах
- Проведет медицинский осмотр, в том числе послушает ваши легкие с помощью стетоскопа
- Может проводить тесты, в том числе
- Рентген грудной клетки
- Анализы крови, такие как общий анализ крови (CBC), чтобы узнать, активно ли ваша иммунная система борется с инфекцией
- Посев крови, чтобы определить, есть ли у вас бактериальная инфекция, распространившаяся в кровоток
Если вы находитесь в больнице, у вас серьезные симптомы, вы старше или у вас есть другие проблемы со здоровьем, вы также можете пройти дополнительные тесты, например
- Тест мокроты, который проверяет наличие бактерий в образце мокроты (слюне) или мокроте (слизистое вещество из глубины легких).
- Компьютерная томография грудной клетки, чтобы узнать, какая часть легких поражена. Это также может показать, есть ли у вас такие осложнения, как абсцессы легких или плевральный выпот.
- Посев плевральной жидкости, который проверяет наличие бактерий в образце жидкости, взятой из плевральной полости
- Пульсоксиметрия или тест на уровень кислорода в крови, чтобы проверить, сколько кислорода в вашей крови
- Бронхоскопия, процедура, используемая для осмотра дыхательных путей ваших легких
Какие методы лечения пневмонии?
Лечение пневмонии зависит от типа пневмонии, микроба, вызывающего ее, и степени ее тяжести:
- Антибиотики лечат бактериальную пневмонию и некоторые виды грибковой пневмонии.Они не действуют при вирусной пневмонии.
- В некоторых случаях ваш поставщик медицинских услуг может назначить противовирусные препараты от вирусной пневмонии
- Противогрибковые препараты для лечения других видов грибковой пневмонии
Возможно, вам потребуется лечение в больнице, если у вас тяжелые симптомы или если вы подвержены риску осложнений. Там вы можете пройти дополнительное лечение. Например, если у вас низкий уровень кислорода в крови, вы можете пройти кислородную терапию.
Чтобы вылечиться от пневмонии, может потребоваться время.Некоторые люди чувствуют себя лучше в течение недели. Для других это может занять месяц или больше.
Можно ли предотвратить пневмонию?
Вакцины могут помочь предотвратить пневмонию, вызванную пневмококковыми бактериями или вирусом гриппа. Соблюдение правил гигиены, отказ от курения и здоровый образ жизни также могут помочь предотвратить пневмонию.
NIH: Национальный институт сердца, легких и крови
Фактов, которые необходимо знать о пневмонии у пожилых людей
Пневмония — это инфекция легких, которая может быть серьезной у пожилых людей.По данным Центров по контролю и профилактике заболеваний (CDC), в США ежегодно госпитализируют около 250 000 человек с пневмонией и около 50 000 умирают от этой болезни. Пожилые люди подвержены высокому риску осложнений и смерти.
Узнайте факты об этой потенциально тяжелой респираторной инфекции и о том, как предотвратить пневмонию у пожилых людей. Если вы подозреваете, что у вашего пожилого любимого человека пневмония, немедленно обратитесь к врачу.
Что такое пневмония?
Пневмония — это респираторная инфекция, вызывающая воспаление воздушных мешков в легких, называемых альвеолами.Альвеолы могут заполняться жидкостью или гноем, затрудняя прохождение кислорода через кровоток. Это может вызвать проблемы с дыханием, жар, озноб и другие симптомы.
Пневмония может поражать одно или оба легких. Когда поражаются оба легких, это называется двойной пневмонией. Симптомы двойной пневмонии не отличаются или более серьезны. Тяжесть инфекции зависит от возраста, общего состояния здоровья и причины заражения.
Каковы симптомы пневмонии?
Признаки и симптомы пневмонии могут включать:
- Высокая температура
- Озноб
- Продуктивный кашель с мокротой
- Одышка
- Боль в груди при дыхании или кашле
- Усталость
Иногда могут проявляться симптомы пневмонии. отличаться от пожилых людей.У пожилых людей с пневмонией может быть субфебрильная температура или даже нормальная температура. Они также могут быть менее внимательными, проявлять признаки замешательства или испытывать изменения в умственном сознании. Если вы подозреваете, что у вашего стареющего близкого человека пневмония, немедленно обратитесь к врачу.
Насколько серьезна пневмония у пожилых людей?
Взрослые в возрасте 65 лет и старше более восприимчивы к пневмонии, чем молодые люди. Пожилые люди с пневмонией также подвержены повышенному риску госпитализации, осложнений и смерти.
Пневмония у пожилых людей часто бывает серьезной и быстро прогрессирует. По данным Американской ассоциации легких (ALA), пневмония является второй по значимости причиной госпитализации получателей льгот по программе Medicare, и большинство ежегодно умирающих от пневмонии людей являются пожилыми людьми. Смертность среди пожилых людей от тяжелой пневмонии достигает 20%.
Исследователи и врачи не до конца понимают, почему пневмония более агрессивна у пожилых людей. Они считают, что это связано с нормальным процессом старения, который ослабляет иммунную систему и снижает функцию легких.Пожилые люди также часто имеют другие сопутствующие заболевания, которые могут усугубить пневмонию, включая астму, хроническую обструктивную болезнь легких (ХОБЛ) и болезни сердца.
Что вызывает пневмонию у пожилых людей?
Пневмония вызывается бактериями, вирусами, грибами и другими организмами. В США пневмония у пожилых людей обычно вызывается бактериями или вирусом.
Пневмококковая пневмония — наиболее распространенный тип бактериальной пневмонии, ежегодно поражающий более 900 000 американцев, согласно данным ALA.Этот тип пневмонии вызывается микробом Streptococcus pneumoniae. Это может произойти само по себе или после простуды или гриппа.
Эти группы подвержены повышенному риску бактериальной пневмонии:
- Взрослые 65 и старше
- Люди с ослабленной иммунной системой
- Пациенты, восстанавливающиеся после операции
- Люди с другими респираторными заболеваниями или вирусными инфекциями
Вирусы также могут вызывать пневмония. Вирус гриппа — самая частая причина вирусной пневмонии у взрослых.Пневмония, вызванная вирусом гриппа, может быть тяжелой и даже смертельной, особенно у людей с другими заболеваниями, такими как болезни сердца или легких.
Коронавирусная болезнь 2019 (COVID-19) также может вызвать тяжелую форму двойной пневмонии, которая может привести к длительному повреждению легких. На выздоровление может потребоваться несколько месяцев. Пневмония, связанная с COVID-19, иногда может быть фатальной, особенно в группах высокого риска, таких как пожилые люди.
Осложнения пневмонии у пожилых людей
Пожилые люди подвержены риску осложнений пневмонии, включая:
- Бактериемия , потенциально смертельная инфекция, которая попадает в кровоток из легких и может распространяться на другие органы
- Плеврит , воспаление оболочки легких (плевры).Плеврит может потребовать хирургического вмешательства или дренирования инфицированной жидкости в легких
- Абсцесс легкого , заполненная гноем полость, которая может развиться в инфицированной области легких
- Острый респираторный дистресс-синдром (ОРДС) , который возникает при тяжелой пневмонии травмирует легкие, приводя к дыхательной недостаточности. ОРДС может потребовать использования аппарата ИВЛ для облегчения дыхания.
Как лечится пневмония?
Лечение пневмонии зависит от того, чем она вызвана.Цель состоит в том, чтобы устранить инфекцию, предотвратить любые осложнения и устранить симптомы, чтобы помочь стареющему близкому человеку почувствовать себя лучше.
Бактериальная пневмония лечится антибиотиками. Врач может провести тесты, чтобы определить, какой антибиотик лучше всего подойдет для того типа бактерий, которые вызывают пневмонию у ваших родителей.
Важно принимать все лекарства по назначению врача, даже если ваш близкий человек начинает чувствовать себя лучше через несколько дней. Неполный курс антибиотиков, как предписано, может привести к рецидиву инфекции и устойчивости бактерий к лекарству.Это затруднит лечение пневмонии вашего близкого.
Вирусная пневмония не поддается лечению антибиотиками. Если пневмония вашего пожилого родственника вызвана вирусом, врач может назначить противовирусные препараты. Однако в некоторых случаях для облегчения симптомов достаточно отдыха и лечения.
Вирусная пневмония обычно проходит через несколько недель, но если симптомы вашего любимого человека начинают ухудшаться, важно обратиться к врачу. Бактериальная пневмония — возможное осложнение вирусной пневмонии.
Можно ли лечить пневмонию в домашних условиях?
Ваш близкий может лечиться от пневмонии дома или в больнице, в зависимости от тяжести заболевания, возраста и общего состояния здоровья.
Вашему старшему родственнику может потребоваться госпитализация, если у него есть другие респираторные или сердечные заболевания. Им также может потребоваться лечение в больнице, если им нужна помощь при дыхании или если у них есть серьезные симптомы, в том числе:
- Путаница
- Учащенное дыхание
- Низкое кровяное давление
- Очень низкая или очень высокая частота пульса
Если ваш близкий выздоравливает от пневмонии после пребывания в больнице и нуждается в помощи в повседневных делах, подумайте о краткосрочном пребывании в доме престарелых.Временный уход позволяет вам и вашему близкому быть уверенным в том, что кто-то доступен 24 часа в сутки для получения помощи и немедленного реагирования в случае возникновения чрезвычайной ситуации.
Профилактика пневмонии у пожилых людей
Вы можете помочь своему стареющему близкому человеку предотвратить пневмонию, посоветовав ему выполнить следующие действия:
- Получите пневмококковую вакцину
Поговорите с врачом о том, какой тип пневмококковой вакцины подходит вам стареющий родитель. - Делайте прививку от гриппа каждый год
Пневмония может быть вторичной инфекцией после первоначального приступа гриппа.Люди, получившие прививку от гриппа, имеют более низкий риск развития пневмонии как осложнения гриппа. - Мойте руки тщательно и часто
Особенно до и после приготовления пищи, перед едой и после посещения туалета. - Соблюдайте здоровые привычки
Оставайтесь физически активными и придерживайтесь диеты, богатой фруктами, овощами, цельнозерновыми и нежирными белками. - Управляйте хроническими заболеваниями
Состояниями могут быть астма, ХОБЛ, диабет и т. Д. - Не кури
Если вы курите, поговорите со своим врачом о помощи в отказе от курения.
Источники:
Национальный институт сердца, легких и крови. «Пневмония.» https://www.nhlbi.nih.gov/health-topics/pneumonia.
Центры по контролю и профилактике заболеваний. «Пневмония: инфекция легких». https://www.cdc.gov/pneumonia/index.html.
Американская ассоциация легких. «Пневмония.» https://www.lung.org/lung-health-diseases/lung-disease-lookup/pneumonia.
Рамирес Дж. А. «Обзор внебольничной пневмонии у взрослых». https://www.uptodate.com/contents/overview-of-community-acquired-pneumonia-in-adults.
Рецидив пневмонии у пациента с новой коронавирусной инфекцией после выписки из больницы из-за недостаточной продукции антител: отчет о болезни | BMC Infectious Diseases
У ранее здорового 40-летнего мужчины, матери которого неделю назад была диагностирована инфекция SARS-CoV-2, в январе началась лихорадка без сухого кашля, одышки и диареи.18 августа 2020 г. (день 1). Он получал антивирусную терапию (арбидол) в течение недели из-за его контактов и симптомов (рис. 1). 20.01.2020 (3-е сутки) КТ грудной клетки выявила двустороннюю пневмонию (рис. 2а). Его перевели из лихорадки в изолятор больницы Тунцзи в Ухане. 23 января (день 6) у него была диагностирована инфекция SARS-CoV-2, подтвержденная положительным мазком из ротоглотки (детали показаны в дополнительном методе). Его инспираторная одышка была очевидна при насыщении артериальной крови кислородом <80%.Контрольная компьютерная томография 24 января (7-й день) и 27-го (10-й день) выявила типичную КТ-характеристику COVID-19, проявляющуюся в виде двусторонних множественных нерегулярных областей помутнений в виде матового стекла (GGO) и консолидации ( Рис. 2б, с ) . У него была тяжелая форма COVID-19, и ему был поставлен аппарат ИВЛ BiPAP. Метилпреднизолон (1 мг / кг / день) и иммуноглобулин (10 г / день) вводили внутривенно в течение 10 дней. Его симптомы постепенно улучшились, температура тела вернулась к норме, и аппарат ИВЛ BiPAP был заменен носовой канюлей для поддержания насыщения кислородом.8 февраля (21 день) он был выписан из больницы после компьютерной томографии 3 февраля (день 17), показавшей значительно уменьшение поражений (рис. 2d) и двух отрицательных результатов мазка из ротоглотки на SARS-CoV-2 2 февраля. 4 (18 день) и 6 февраля (20 день). Его поместили на домашний карантин. Через пять дней у него снова поднялась температура. 14 февраля 2020 г. (27-й день) он был помещен в изолятор, поскольку повторный тест на SARS-CoV-2 был положительным, а КТ показала более высокую плотность консолидации (рис. 2e). Пациентка получала кислородную поддержку и метилпреднизолон (10 мг / сут) в течение 5 дней.За 2 дня лечения температура вернулась к норме. Хотя шестая компьютерная томография показала более высокую плотность консолидации (рис. 2е), его симптомы полностью исчезли. 1 марта (44 день) он был выписан из больницы после отрицательного теста на SARS-CoV-2 и улучшения абсорбции воспаления на компьютерной томографии (рис. 2g). Его тест на SARS-CoV-2 остался отрицательным после 14 дней дальнейшей изоляции дома.
Рис. 1Хронология лечения и клинических событий с лабораторными параметрами.График лечения и клинических событий, а также динамика ЛДГ (зеленый), ферритина (оранжевый) и IL2R (зеленый желтый) и количество лимфоцитов (розовый) с результатами мазков из ротоглотки на SARS-CoV-2: положительный результат: красная стрелка ; отрицательный: голубая стрелка
Рис. 2Результаты КТ грудной клетки. Поражения (обозначенные красной стрелкой) при компьютерной томографии, обнаруженные на 3-й день после появления симптомов ( a ). Осевые изображения показали двустороннее непрозрачность и уплотнение матового стекла на 9 день ( b ), а большая площадь поражений наблюдалась на 10 день ( c ).КТ на 17 день показала значительное улучшение поражений перед первой выпиской ( d ), а на 27 день при рецидиве показала консолидацию с более высокой плотностью ( e ). Шестое и седьмое контрольные КТ показали увеличение поражений на 32-й день ( f ) и последующее уменьшение поврежденной области на 44-й день ( г, ), соответственно
. Следует отметить, что количество лимфоцитов значительно снижалось только при обострении. и рецидив заболевания, но выздоровление сопровождалось улучшением респираторных симптомов.ЛДГ был повышен в течение болезни и достиг пика на 13 день после появления первых симптомов с наименьшим количеством лимфоцитов и поддерживался на более высоком уровне во время рецидива. Кроме того, сывороточные уровни ферритина и IL2R также значительно повысились после рецидива (фиг. 1), хотя концентрации этих двух молекул увеличились лишь немного после первоначального заражения (данные не показаны) .
Серологические тесты 12 февраля (31 день), 14 (33 день) и 1 марта (44 день) 2020 г. показали более низкие уровни антител к SARS-CoV-2, соответственно (таблица 1).IgM к SARS-CoV-2 находился в диапазоне от 19,27 до 36,44 AU / мл, а IgG — от 24,68 до 28,81 AU / мл (подробно показано в дополнительном методе). Полное секвенирование экзонов выявило точечную мутацию и вставку 6 нуклеотидов гена TRNT1 (тРНК нуклеотидилтрансферазы 1), кодирующего фермент, добавляющий CCA.
