лекарства, препараты и растворы для детей и взрослых
Время на чтение: 5 минут
АА
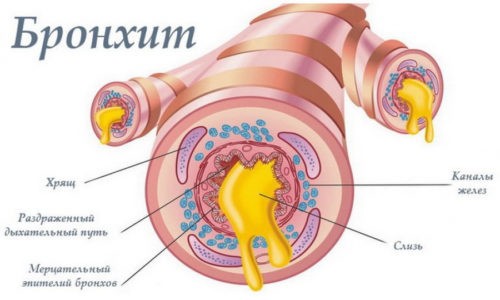
 Бронхит – одно из наиболее распространенных заболеваний дыхательной системы, представляющее собой воспалительный процесс внутри бронхов.
Бронхит – одно из наиболее распространенных заболеваний дыхательной системы, представляющее собой воспалительный процесс внутри бронхов.
Ему могут быть подвержены как взрослые, так и дети. Среди методов лечения хорошо зарекомендовали себя ингаляции, проводимые при помощи небулайзера.
Содержание статьи
Что такое небулайзер для ингаляций?

Справка! Небулайзер – это прибор, позволяющий преобразовывать лекарственное средство в мелкодисперсные частицы, которые затем вдыхаются через маску или специальную насадку – мундштук, попадая глубоко в дыхательные органы.
Первые небулайзеры были изобретены уже около ста лет назад.
За время своего существования они зарекомендовали себя как эффективные средства в лечении различных заболеваний дыхательной системы.
 Сегодня они успешно используются в лечении не только в медицинских стационарах, но и частным образом.
Сегодня они успешно используются в лечении не только в медицинских стационарах, но и частным образом.
При бронхите применяются ингаляции на основе лекарственных препаратов и специальных растворов.
В небулайзеры нельзя заливать растворы собственного приготовления: настои трав, отвары лекарственных растений и т.д.

Обратите внимание! Средства, применяемые для ингаляций, должны быть только аптечного производства. Также для приборов данного типа не подходят всевозможные масляные композиции.
Преимущества небулайзера при лечении бронхита
К несомненным преимуществам использования небулайзера для ингаляций можно отнести следующее:
 Лекарственные средства транспортируются непосредственно в больной орган, не попадая в кровоток.
Лекарственные средства транспортируются непосредственно в больной орган, не попадая в кровоток.
Такой способ доставки лечебных компонентов значительно снижает вероятность побочных явлений.- Минуя пищеварительный тракт, лекарственные вещества не разрушаются и не претерпевают изменений.
- Быстрое снятие отека и улучшение состояние слизистой оболочки органов дыхания.
- Экономичное использование лекарств.
- Возможность использовать препарат для детей, начиная с рождения, и людей старческого возраста.
- Комфортные процедуры
Эффективность лечения бронхита с помощью небулайзера

Стоит отметить! Используя небулайзер, можно значительно сократить сроки лечения бронхита.
Наиболее эффективны будут ингаляции, начатые на ранних стадиях болезни, в так называемый острый период.
 Как правило, он сопровождается сухим кашлем с трудно отделяемой мокротой.
Как правило, он сопровождается сухим кашлем с трудно отделяемой мокротой.
С помощью ингаляций реально смягчить кашель, успокоить пораженную слизистую оболочку, снять отек, повысить подвижность мокроты и способствовать ее активному выводу.
Также ингаляциями лечат и другие виды бронхита:
- Обструктивный;
- Хронический;
- Гнойный.

Знайте! Для наибольшей эффективности ингаляции проводятся несколько раз в день, от 3 до 6. Продолжительность лечения зависит от состояния больного и может составлять от 3 до 7 дней.
Препараты для лечения бронхита с помощью ингаляций
При сухом изнуряющем кашле с трудно отделяемой мокротой врач может назначить комплексное лечение.

Когда кашель становится продуктивным, то есть с большим количеством мокроты, необходимость в бронхолитиках исчезает.
В этом случае лечение подразумевает прием лекарств, способствующих подвижности и отхождению мокроты.

Важно! Помимо ряда отхаркивающих средств, в данном случае часто применяют процедуры с обыкновенным физиологическим раствором, приобретаемом в аптеке.
Он воздействует на воспаленные дыхательные органы как антисептик, успокаивает раздражение и выводит мокроту.
В некоторых случаях после отхаркивающих средств прописываются ингаляции антисептическими препаратами («Хлорофиллипт», «Мирамистин», «Диоксидин»). Их назначение – купировать действие вирусов в пораженном органе.
При обструктивном бронхите, который часто возникает вследствие причин аллергического характера, запрещено применять препараты на основе лекарственных трав и растений, такие, как «Проспан».

При сильном проявлении обструкции и сопутствующей бактериальной инфекции могут назначаться ингаляции антибиотиками, например, «Флуимуцил-антибиотиком», Тобрамицином, Гентамицином.
Также данные препараты применяются и при лечении гнойного бронхита.

Осторожно! Препарат «Кромогексал» противопоказано сочетать с отхаркивающими средствами, содержащими в своем составе амброксол.
Препараты для взрослых
Вентолин для ингаляций — препарат на основе сальбутамола, заключенный в отдельные пластиковые небулы. Предназначен для купирования бронхоспазма.
Применяется при лечении острого и обструктивного бронхита. Благотворно влияет на гладкую мускулатуру бронхов, увеличивает объем вдыхаемого воздуха, способствует выведению слизи из бронхов.
Амброгексал — раствор на основе амброксола. Способствует увеличению секреции внутри бронхов, усиливает подвижность мокроты и снижает ее вязкость, обладает отхаркивающим действием.

Лекарства для детей
Беродуал — раствор, содержащий два бронхолитических вещества: фенотерол и ипратропия бромид.

Обратите внимание! Используется для расширения бронхов, снимает спазм, обладает противовоспалительным эффектом, нормализует уровень секреции бронхиальных желез.
Большинство препаратов для лечения бронхита подходят как взрослым, так и детям. Различия заключаются только в дозировке.
Правила проведения ингаляции
 Ингаляции рекомендуется проводить через 1-1,5 часа после приема пищи.
Ингаляции рекомендуется проводить через 1-1,5 часа после приема пищи.
Большинство препаратов необходимо разводить физраствором в дозировке, указанной в инструкции.
Нужное количество капель лекарства помещается в емкость небулайзера и разбавляется физраствором до обозначенного производителем объема. Обычно это 3-5 мл.
Осторожными вращениями содержимое смешивается, затем емкость нужно подключить к небулайзеру с помощью специальной гибкой трубки, предварительно установив маску или мундштук.

Важно! Маска прикладывается к лицу, мунштук вставляется в рот. Небулайзер подключается к электричеству и включается в рабочий режим.
Ингаляция проводится до полного испарения жидкости. Излишки раствора не подлежат хранению, всегда необходимо готовить свежую порцию.
Не допускается разведение лекарства обычной или дистиллированной водой.
Дышать при бронхите лучше таким образом, чтобы вдох производился ртом, затем на пару секунд следовала задержка дыхания, а выдох совершался носом.
Однако эти требования нельзя считать обязательными из-за невозможности выполнить их многими категориями больных, в частности, маленькими детьми.
Некоторые препараты для ингаляций выпускаются уже в готовом виде, например, «Вентолин». Такие не нужно дополнительно разбавлять.
Также есть категория средств для ингаляций в виде порошка, который необходимо разводить перед применением водой для инъекций, физраствором или специальными растворителями в комплекте.

Имейте в виду! Следует внимательно изучать рекомендации, приведенные в инструкции.
Противопоказания
Проведение процедуры не всегда полезно. Существуют ряд противопоказаний:
 Непереносимость лекарственных средств или веществ, входящих в их состав.
Непереносимость лекарственных средств или веществ, входящих в их состав.- Сердечная недостаточность или иные выраженные проявления сердечно-сосудистых заболеваний.
- Легочные кровотечения.
- Температура тела выше 37,5.
- Перенесенный инфаркт или инсульт менее полугода назад.
Полезное видео
Из данного видео вы узнаете о правилах проведения ингаляций небулайзером при бронхите:
Ингаляции с помощью небулайзера должен назначать врач и только после осмотра больного. В случаях неосложненного бронхита их может оказаться достаточно для полного излечения.
При состояниях, усугубленных действием патогенных микроорганизмов, которые сопровождаются высокой температурой и интоксикациями организма, необходимо комплексное лечение.
Иногда для этого требуется госпитализация больного в стационар.
Вконтакте
Google+
Одноклассники
Рейтинг автора
Автор статьи
Лор (отоларинголог) , Стаж 11 лет
Написано статей
Понравилась статья? Оцените материал и автора! Загрузка…
У вас есть опыт или вопросы по теме? Задайте вопрос или поделитесь опытом в комментариях.
Загрузка…
У вас есть опыт или вопросы по теме? Задайте вопрос или поделитесь опытом в комментариях.Растворы для ингаляции небулайзером при бронхите — инструкция по применению, состав и цена
Проведение ингаляций с помощью небулайзера при обструктивном бронхите в рамках комплексного лечения заболевания помогает ускорить процесс выздоровления. Процедуры способствуют разжижению вязкой мокроты и стимулируют ее выведение из бронхиального пространства.
Эффект от ингаляции небулайзером
Специальный аппарат для проведения ингаляций в домашних условиях, с помощью которого лекарственные растворы вводятся в верхние дыхательные пути аэрозольным способом, называется небулайзером. Во время процедуры достигаются следующие лечебные эффекты:
- увлажнение слизистых оболочек, восстановление поврежденных тканей из-за стимуляции сосудистой микроциркуляции;
- снятие отека;
- уничтожение болезнетворных микроорганизмов;
- расширение бронхиального просвета;
- разжижение мокроты;
- стимуляция процесса отхаркивания;
- купирование воспалительного процесса.
Положительный результат достигается при условии соблюдения ряда правил использования небулайзера. Для достижения максимального терапевтического эффекта необходимо придерживаться следующих принципов:
- Применять только назначенные врачом препараты, в указанных дозировках и по разработанной схеме.
- Для приготовления растворов пользоваться стерильным физраствором (при использовании воды можно спровоцировать у больного бронхиальный спазм).
- Не использовать масляные растворы.
- Не смешивать несколько лекарственных препаратов. Интервал между процедурами с применением разных средств должен составлять не менее 15 минут.

Техника проведения ингаляции
Небулайзер при бронхите перед использованием необходимо подготовить (собрать, заполнить лекарственным раствором, проверить работоспособность). После того, как аппарат готов к работе, к нему подсоединены мундштук или маска, проводят процедуру по следующему алгоритму:
- Больного нужно усадить или уложить рядом с прибором в удобную позу, надеть ему маску или погрузить в ротовую полость мундштук.
- Во время процедуры при бронхите пациенту нужно спокойно и глубоко дышать через рот при вдохе, выдыхая носом и задерживая дыхание на вдохе на пару секунд.
- Ингаляцию проводят до полного окончания раствора (от 7-10 минут до получаса, в зависимости от типа препарата и схемы лечения). При появлении головокружения или иных дискомфортных ощущений процедуру можно приостановить на несколько минут.
Лекарства для небулайзера при бронхите
Во время бронхита врачи назначают растворы с препаратами разных фармакологических групп. Подбор лекарств зависит от причин воспаления (например, при бактериальной инфекции показан курс антибиотиков), проявившихся симптомов (непродуктивный кашель лечат с помощью муколитиков, бронхоспазмы снимают бронхолитики и т.д). При самолечении и ошибочном подборе медикамента состояние больного может ухудшиться, поэтому необходимо обращаться к врачу.
Бронхолитики
Растворы с лекарствами данной группы расширяют бронхиальный просвет, снимают спазм. Проведение ингаляций показано при хронических обструкциях, сопровождающихся приступами удушья. Эффективные препараты:
- Атровент;
- Вентолин:
- Беротек;
- Беродуал;
- Фенотерол.
Муколитики
Средства этой группы способствуют разжижению мокроты и выведению ее из дыхательных путей, снятию воспалению. Показаны при сухом кашле во время бронхита, ларингита и ОРВИ, рекомендуются средства на растительной основе, имеющие в составе экстракты лекарственных трав. Эффективные препараты:
- Амбробене;
- Лазолван;
- Геделикс;
- Мукалтин.

Антибиотики
Растворы, содержащие антибиотики для небулайзера при бронхите назначаются во время бактериальной гнойной формы заболевания. Эффективны препараты из групп цефалоспоринов, макролидов, пенициллинов. Возможные варианты назначения:
- Флемоклав Солютаб;
- Флуимуцил;
- Азитромицин;
- Хлорофиллипт.
Противовоспалительные и гормональные средства
Растворы с гормональными активными компонентами назначают преимущественно взрослым пациентам, чаще при бронхиальной астме. Активные действующие вещества таких препаратов (глюкокортикостероиды) снимают отек и воспаление, аллергические проявления, снижают продукцию слизи. Эффективным препаратом является Пульмикорт в сочетании с бронхорасширяющими средствами. Противовоспалительные растворы снимают выраженность воспаления. Рекомендуются средства на растительной основе:
- Ротокан;
- Эвкалипт;
- Малавит.
Антигистамины и иммуномодуляторы
Противоаллергические средства с антигистаминами показаны при бронхиальной астме для предотвращения осложнений аллергической реакции. Их компоненты снимают отек слизистых и сокращают выработку медиаторов аллергии. Эффективным средством является Кромогексал и его аналоги. Иммуномодулирующие препараты показаны при вирусной природе инфекции, для стимуляции общего и местного иммунитета. Варианты назначения:
- Интерферон;
- Деринат.

Растворы для ингаляций при бронхите у детей
Ингаляции с помощью небулайзера при детском бронхите можно делать с шести месяцев, строго по назначению врача
. Перед применением препаратов разных групп важно уточнить в инструкции по применению лекарства возрастные ограничения. Без врачебного назначения разрешены процедуры с солевым или физраствором. В зависимости от симптоматики и возраста ребенка, назначаются следующие средства:
- Сухой непродуктивный кашель: Вентолин, Атровент – с 6 месяцев; Беродуал – с 6 лет; Сальбутамол, Беротек – с 4 лет.
- Легкий влажный кашель: Амбробене, Бронхипрет – с 6 месяцев.
- Гнойное воспаление: Флуимуцил – с 2 лет; Хлорофиллипт – с 3 лет.
Видео
Нашли в тексте ошибку?
Выделите её, нажмите Ctrl + Enter и мы всё исправим!
Внимание! Информация, представленная в статье, носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению, исходя из индивидуальных особенностей конкретного пациента.
Препараты для ингаляции при бронхите небулайзером
Бронхитом принято называть воспалительное заболевание, патологический процесс, который находится в слизистой оболочке дыхательного тракта. Больной при этом обычно испытывает общие болезненные симптомы, как то слабость, лихорадка, вялость, сонливость, а также собственно дыхательные симптомы: кашель с отделением мокроты, заложенность и дискомфорт в области верхних дыхательных путей, боли в области горла.
Ныне существует множество способов лечения заболеваний дыхательных путей. Популярным методом являются ингаляции небулайзером при бронхите. Небулайзер – это специальный ингаляционный аппарат, который вводит лекарственные растворы и готовые препараты в верхние дыхательные пути пациента в виде мельчайших частиц-капель, которые быстро распределяются по всему дыхательному тракту и оказывают лечебное действие на его воспаленную и отечную слизистую оболочку.
Почему лучше применять небулайзер?
Небулайзер имеет целую массу положительных сторон, из-за которых предпочтение ему отдается докторами и пациентами всё чаще.
Наиболее весомыми аргументами в пользу небулайзера являются следующие:
- Более редкое развитие побочных эффектов от воздействия конкретного лекарственного средства, вследствие того, что препараты не попадают в кровь больного, а воздействуют на область поражения в слизистой оболочке дыхательного дерева местно.
- Препараты очень быстро начинают действовать, чему способствуют исключительно малые размеры дисперсных частиц, составляющих лекарственный раствор и проникающих в дыхательные пути пациента.
- В силу повышения скорости и эффективности действия лекарства за счет размеров дисперсных частиц, общее количество препарата, необходимое для того, чтобы лечение было эффективным, становится меньше.
- Аппарат подходит для применения не только у взрослых, но и у детей, так как его использование не требует от больного никакого научения правильному вдоху и выдоху лекарства, как это происходит в случае с ингаляторами.
- Ингаляционная процедура с помощью небулайзера может проводиться дома, дышать через него можно даже ночью во время сна.
- Прибор безопасен и прост в использовании, лечение приятно.
- Ингаляция небулайзером не оказывает неблагоприятного эмоционального действия на больного: во время проведения такой ингаляции пациент может даже спать, вдыхая лекарственное средство.
Что нужно учесть при небулайзерных ингаляциях?
Существует несколько правил, которые необходимо учесть, чтобы лечебный эффект от небулайзерной ингаляции был максимален, а само лечение прошло быстро и благополучно. Наиболее важными пунктами являются следующие:
- Нельзя разбавлять лекарственный раствор в небулайзере простой водой, так как это может повлечь за собой бронхоспазм у больного: мускулатура дыхательного аппарата сократится, у больного наступит удушение. Для разведения препаратов используется стерильный физиологический раствор.
- Нельзя подбирать препараты и их дозы самому. Лучше дополнительно обсудить лечение с врачом.
- Лучше не использовать для ингаляций масляные жирные растворы, так как они пагубно влияют на слизистую оболочку бронхов и лечение бронхита в целом.
- Не смешивать разные растворы для одной ингаляции. Если пациенту предписано ингалировать дыхательные пути несколькими лекарствами, то лучше лечение каждым препаратом проводить отдельно с интервалом не менее 15 минут.
- Для проведения ингаляции нужно, чтобы прошло не менее полутора часов после того, как пациент принимал пищу.
- Скорость выхода воздуха из прибора во время ингаляции должна быть около 6-8 литров в минуту. Обычно этот параметр устанавливается на аппарате заранее, однако, важно его контролировать.
- Если небулайзером ингаляционно больному вводятся растворы-антибиотики или гормональные препараты, то после процедуры следует дать пациенту прополоскать рот чистой водой.
Какие ингаляции делать при бронхите
В случае заболевания бронхитом, можно применять ряд препаратов, основными свойствами которых являются противовоспалительное, противоотечное и успокаивающее, разжижающее и выводящее мокроту действия.
Обычно ингаляционные растворы для небулайзера продаются в аптеках в готовом виде. Пациентам часто назначается лечение с помощью следующих препаратов:
- Лазолван. Препарат действует как отхаркивающее средство: он разжижает мокроту и облегчает, и ускоряет выведение последней из дыхательного тракта больного.
- Амбробене. Также обладает разжижающим мокроту эффектом. Преимущество препарата заключается в том, что антибиотики, если в последних есть необходимость, во время его применения всасываются лучше и действуют достаточно эффективно.
- Ингаляции с минеральными водами «Нарзан» и «Боржоми». Такие ингаляции способствуют ослаблению воспаления в слизистой оболочке дыхательного аппарата, успокаивают ее и снимают отек и боль в горле.
- Хлорофиллипт. Препарат содержит в своем составе компоненты эвкалипта, что дает антисептический эффект, а также способствует уменьшению симптомов воспаления в дыхательных путях.
- Флуимуцил. Препарат обладает антимикробным действием, а также разжижает мокроту.
- Пульмикорт. Противовоспалительный препарат местного действия гормональной природы.
- Беродуал. Препарат способствует расширению бронхов и облегчению прохождения воздушного потока через иногда значительно суженый воспалением дыхательный тракт.
Обратить внимание
Ни в коем случае нельзя назначать небулайзерные ингаляции самому себе. Необходима консультация лечащего врача. Существуют препараты, как то травяные средства со взвешенными частицами, небулайзерное применение которых строго противопоказано пациенту с бронхитом, даже если само по себе средство обладает противовоспалительным или противоболевым эффектами. Кроме того, врач сможет рекомендовать правильные лекарственные растворы и дозы препаратов, как взрослым, так и детям. Также важна грамотная оценка лечебного эффекта. Иногда можно обойтись без антибактериальных средств, но если антибиотики все-таки необходимы, только специалист сможет назначить препараты этой группы правильно.
Советуем почитать: Лечение обструктивного бронхита у детей
Видео: Небулайзер – ингаляция по-современному!
преимущества, противопоказания, правила проведения, препараты (антибиотики, бронхолитики)
Заболевания дыхательной системы, к которым относится и бронхит, часто возникают как у взрослых, так и у детей. Терапевтическая схема включает несколько методов лечения заболевания, наиболее эффективными среди которых являются ингаляции. Пульмонолог расскажет, как правильно проводить процедуры и какие препараты для небулайзера при бронхите нужно использовать.
Заболевания дыхательной системы, к которым относится и бронхит, часто возникают как у взрослых, так и у детей.
Показания и противопоказания
Ингаляции показаны при бронхите, сочетающемся с другими явлениями:
- поражением верхних дыхательных путей, связанным с вирусной инфекцией;
- кашлем, першением и болью в горле;
- отечностью слизистых трахеи и бронхов;
- ринитом, фарингитом или трахеитом;
- воспалением легких;
- обострением хронических заболеваний;
- тонзиллитом и синуситом;
- бронхиальной астмой;
- обструкцией бронхиального дерева;
- бронхоэктазией;
- грибковыми инфекциями дыхательной системы;
- муковисцидозом;
- туберкулезом легких.

Ингаляции показаны при бронхите, сочетающемся с другими явлениями: поражением верхних дыхательных путей, связанным с вирусной инфекцией; кашлем, першением и болью в горле; воспалением легких и т.д.
Противопоказаниями к проведению паровых ингаляций являются:
- Выделение гнойной мокроты. Ингаляции в таком случае могут способствовать распространению инфекции на легкие.
- Склонность к аллергическим реакциям. В этом случае для процедур нельзя использовать эфирные масла и травяные отвары, способные вызвать бронхоспазм.
- Усиление признаков бронхита на фоне проводимого лечения. В таком случае выполнение ингаляций прекращают, терапевтическую схему пересматривают.
- Повышенная температура тела. При развитии лихорадочного синдрома проведение процедур откладывают до стабилизации состояния пациента. Исключение составляют ингаляции при бронхите обструктивного характера.
- Хрупкость сосудов носа. Вводимое через небулайзер лекарство оседает на слизистой, что может спровоцировать сильное кровотечение
- Хронические патологии сердечно-сосудистой системы. Ингаляции противопоказаны при ишемической болезни сердца, перенесенном инфаркте миокарда, острой сердечной недостаточности, нарушении кровоснабжения тканей головного мозга.
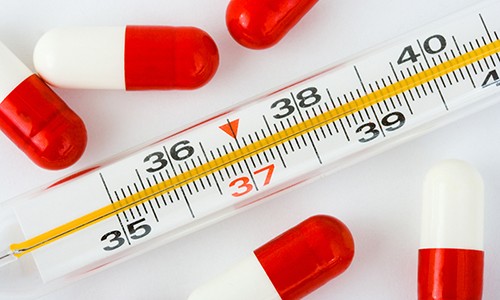
Противопоказаниями к проведению паровых ингаляций являются повышенная температура тела, при развитии лихорадочного синдрома проведение процедур откладывают до стабилизации состояния пациента.
Лекарства для ингаляции при бронхите
Для проведения ингаляций используются препараты разных групп.
Антибиотики
Антибактериальные средства назначаются при развитии вторичных инфекций дыхательных путей у детей и взрослых. Для ингаляций используют следующие препараты:
- Флуимуцил-антибиотик ИТ. Обладает антибактериальным действием, разжижает и выводит мокроту, препятствует распространению воспаления. Перед применением содержимое ампулы разводят физраствором или кипяченой водой в соотношении 1:1. Нельзя допускать контакта препарата с резиной или металлом.
- Тиамфеникол. Содержит антибактериальное вещество, которое можно вводить в организм в виде аэрозоля. Эффективен в отношении большинства возбудителей респираторных инфекций.
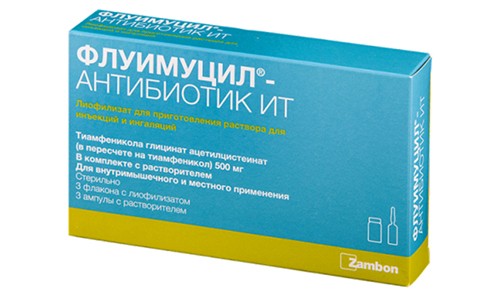
Флуимуцил-антибиотик ИТ обладает антибактериальным действием, разжижает и выводит мокроту, препятствует распространению воспаления.
Антисептики
Препараты этой группы направлены на снижение интенсивности воспалительного процесса в нижних дыхательных путях, увлажнение слизистых оболочек, предотвращение инфицирования легочных тканей. Эффективны в отношении грибов, бактерий и вирусов следующие растворы:
- Хлоргексидин;
- Декасан;
- Диоксидин;
- Фурацилин;
- Мирамистин.

Антисептики направлены на снижение интенсивности воспалительного процесса в нижних дыхательных путях, увлажнение слизистых оболочек, предотвращение инфицирования легочных тканей (Декасан и др.).
Муколитики
Муколитики назначаются тогда, когда бронхит сопровождается выделением большого количества густой, вязкой мокроты.
Действующие вещества препаратов для ингаляций при бронхите расщепляют бронхиальный секрет, придавая ему жидкую консистенцию.
Это облегчает естественное выведение мокроты из органов дыхания и избавляет от мучительного сухого кашля. К препаратам этой группы относят:
- Лазолван;
- Амбробене;
- АЦЦ Инъект;
- Пертуссин.

Муколитики назначаются тогда, когда бронхит сопровождается выделением большого количества густой, вязкой мокроты (Лазолван и др.).
Бронхолитики
Лекарства этой фармакологической группы назначаются при бронхите, сопровождающемся приступами удушья. Ингаляции с помощью небулайзера обеспечивают быструю доставку действующего вещества в бронхи. Процедуры быстро избавляют от обструкции, расширяют просвет нижних дыхательных путей, нормализуют дыхание. Особенно необходимы ингаляции детям, у которых приступы удушья вызывают страх. Проводить лечение рекомендуется с помощью:
- Сальбутамола;
- Эуфиллина;
- Фенотерола;
- Сульфата магния;
- Беродуала;
- Ипратропия бромида.
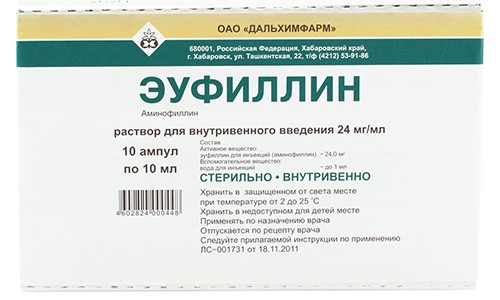
Бронхолитики назначаются при бронхите, сопровождающемся приступами удушья (Эуфиллин и др.).
Перед применением препараты разводят физраствором. Улучшение наступает уже через 10 минут после начала сеанса.
Отхаркивающие
Препараты применяются при бронхите, сопровождающемся сухим лающим кашлем. Стимулируют выведение мокроты, снижая интенсивность воспалительного процесса. Препарат Дроназа альфа воздействует на кашлевый центр головного мозга, заставляя бронхи сокращаться интенсивнее.
Гормональные
Препараты быстро устраняют признаки воспаления. Применение в виде ингаляций помогает снизить негативное влияние глюкокортикостероидов на организм. Суспензия для процедур выпускается под торговой маркой Пульмикорт. Показанием к применению препарата является воспаление слизистых оболочек бронхов, сопровождающееся частым возникновением приступов асфиксии. Дозы лекарства при бронхите рассчитываются с учетом тяжести течения заболевания, возраста и общего состояния пациента. Из-за большого количества побочных эффектов препарат нельзя вводить длительными курсами.
Антигистаминные
Бронхит в летнее время в большинстве случаев возникает из-за аллергических реакцией. Он способствует появлению одышки, мешающей человеку нормально дышать.
Справиться с признаками заболевания помогают антигистаминные смеси для ингаляций.
Они содержат вещества, подавляющие действие гистамина, вызывающего отечность и воспаление. Наиболее эффективными препаратами этой группы являются Дексаметазон и Кромогексал.
Противокашлевые
При мучительном сухом кашле рекомендуют делать ингаляции с Лидокаином. Препарат снижает восприимчивость кашлевых рецепторов, устраняет рефлекс. Чаще всего Лидокаин назначают при вирусных формах бронхита, сочетающихся с трахеитом и ларингитом. Процедуры проводят 2 раза в день, при назначении нескольких лекарственных средств соблюдают очередность. Противокашлевое средство вводится через 10-15 минут после отхаркивающего.
Иммуномодуляторы
При вирусном происхождении воспалительного процесса применяют препараты, стимулирующие выработку специфических антител. К ним относят:
- Интерферон. Выпускается в форме порошка для приготовления раствора. Ампулу с порошком вскрывают, содержимое разбавляют 2 мл кипяченой воды, тщательно перемешивают. Ингаляции проводят 2 раза в день – утром и вечером.
- Деринат. Для процедур используют 0,25%-ный раствор для наружного применения. Для однократной заправки аппарата требуется 2 мл лекарства, разбавленного тем же количеством физраствора. Ингаляции выполняют 2 раза в сутки.
Противовоспалительные
Противовоспалительным действием обладают следующие средства:
- Ротокан. Препарат содержит экстракты календулы, тысячелистника и ромашки. Используется при острых формах бронхита. Для проведения 1 процедуры используют 4 мл раствора, для приготовления которого берут 1 мл Ротокана и 40 мл физраствора.
- Прополис. 1 мл спиртовой настойки разбавляют 20 мл дистиллированной воды. Для заправки небулайзера требуется 3 мл раствора. Процедуры проводят 3 раза в день.
- Малавит. Настойка содержит минеральные вещества и растительные экстракты, обладающие противовоспалительными, антисептическими и обезболивающими свойствами. Перед применением препарат разводят физраствором в соотношении 1:30.
Отзывы
Мария, 33 года, Калининград: “К врачу обратилась по причине кашля, который не проходил в течение 2 недель. После обследования был поставлен диагноз воспаление бронхов. Врач рассказал, какие растворы для ингаляций небулайзером при бронхите эффективнее всего. Остановились на препарате Беродуал. Аппарат заправляла 20 каплями средства, ингаляции проводила 2 раза в сутки. Через 3 дня начала отходить мокрота, кашель стал более редким. Через 10 дней признаки бронхита полностью исчезли”.
Елена, 28 лет, Мурманск: “Оба сына страдают хроническим бронхитом. Обострения сопровождаются мучительным лающим кашлем и приступами удушья. Пока дети были маленькими, часто попадали в стационар. Когда сыновья подросли, лечиться начали в домашних условиях. Пульмонолог посоветовал делать ингаляции с Пульмикортом. В течение суток лающий кашель исчезает, дыхание нормализуется, состояние детей улучшается”.
Лечение бронхита небулайзером
Ингаляции при бронхите, ларингите — паровые ингаляции, небулайзером
При лечении бронхита, фарингита, ларингита, трахеобронхита, бронхиальной астмы, острого, хронического, обструктивного бронхита у взрослых и детей в составе комплексной терапии очень эффективно применять различные ингаляции лекарственными препаратами, специальными растворами, лекарственными травами.
Особенно удобно проводить ингаляции при бронхите с помощью ультразвукового ингалятора — небулайзера, компрессорного ингалятора, которых в аптечных сетях достаточно широкий выбор.
Особенность их использования является то, что в не во всех из них можно использовать масленые и травяные растворы, а только очищенные специальные аптечные лекарственные растворы или минеральную воду.
Итак, существует 2 способа проведения ингаляций:
- С помощью специальных приборов — ингаляторов, небулайзеров (ультразвукового типа, компрессорные, комбинированные)
- Паровые ингаляции — с помощью емкости и горячего лечебного раствора или с помощью чайника с бумажной воронкой, надетой на носик чайника.
Основная задача ингаляционной терапии при лечении заболеваний дыхательной системы:
- разжижение отделяемого из гортани, глотки, носа
- увлажнение слизистой дыхательных путей
- при использовании лекарственных средств — бронхорасширяющее действие, отхаркивающее, противовоспалительное, антибактериальное, противоотечное
- улучшение кровоснабжения и микроциркуляции слизистой — это помогает в скорейшей регенерации тканей
Важно! При наличии воспалительных процессов гнойного характера — ангины, гаймориты, синуситы, применять горячие паровые ингаляции нельзя, поскольку при гнойных процессах разогревание способствует более быстрому росту патогенных микроорганизмов. Паровые ингаляции можно использовать только при затянувшемся насморке, фарингите (без гнойных очагов), ларингите.
Паровые ингаляции при бронхите, ларингите — за и против
Наступает холодная, дождливая погода, и большинство маленьких детей и ослабленных взрослых — простывают и подхватывают вирусную инфекцию. В результате — насморк, боли в горле, бронхит, ларингит и прочие заболевания дыхательных путей.
Паровые ингаляции — наиболее старый и популярный вид проведения ингаляций, но его следует использовать только по рекомендации врача, поскольку не во всех случаях положительный эффект от их использования будет превышать неблагоприятные последствия, поскольку:
- При воспалении дыхательных путей сосуды расширены, то есть отток крови замедлен, а приток увеличен, что проявляется заложенностью носа, отеком гортани, глотки. Горячий пар при ингаляции увлажняет и согревает слизистую оболочку, что конечно же способствует разжижению слизи и лучшему ее отделению, но, как правило, не надолго. Поскольку после прогревания происходит расширение сосудов , что способствует увеличению отека, разрыхлению слизистой.
- Разогрев и рыхлость воспаленных тканей и слизистой в свою очередь могут провоцировать размножение болезнетворных бактерий и проникновение их в более глубокие отделы дыхательной системы.
Существуют некоторые правила — единые для проведения любой ингаляции, это:

- Начинайте ингаляцию только спустя полчаса после физического напряжения.
- Процедура должна длиться не менее 5-10 минут, но и не более.
- Нельзя делать ингаляции сразу после еды, лучше спустя 1-2 часа после приема пищи, естественно разговаривать ни во время ингаляции, ни после нее в течение получаса нельзя. Также сразу после процедуры нельзя пить или есть.
- При ларингите вдох следует делать через рот, а выдыхать через нос.
- Дышать следует максимально спокойно, свободно, не глубоко.
- Нельзя проводить ингаляции при ларингите, бронхите над кипящим лекарственным раствором.
- Если вам назначили сразу несколько лекарственных средств для ингаляции, следует соблюдать следующие правила:
- Сначала бронхорасширяющие препараты
- Через 15 минут отхаркивающие
- Когда мокрота отошла — антисептические и противовоспалительные средства.
Паровая ингаляция с лечебными травами, чесноком, луком
Стоит быть весьма осторожными при проведении паровых ингаляций из лечебных трав, эфирных масел, особенно у детей, поскольку возможно развитие аллергических реакций, бронхоспазма. Лицам, склонным к аллергии (поллиноз) и индивидуальной чувствительностью к прочим раздражителям, применять травы и эфирные масла для ингаляций не целесообразно, и даже опасно.
В обычных ультразвуковых и компрессионных ингаляторах использовать отвары трав нельзя, однако в ингаляторе Дельфин F1000 допускается их применение с условием, что отвар предварительно будет хорошо отфильтрован и использовать распылитель «Рапидфлаем 2» RF2.
- Для паровой ингаляции с лечебными травами, такими как: аптечная ромашка, шалфей, зверобой, календула, листья малины, багульник болотный, мята перечная, листья мать-и-мачехи, листья эвкалипта, можжевельника, душицы, сосновые почки, сначала следует сделать отвар, дать ему настояться полчаса, затем добавить в настой кипятка и налить раствор в небольшую емкость. Дышать следует, накрывшись большим полотенцем.
- Можно для паровой ингаляции исполь
Ингаляции небулайзером при бронхите
Бронхит – это острое или хроническое воспаление бронхиального дерева. Является самым распространённым заболеванием дыхательных путей. Лечением бронхита, безусловно, занимается врач, который назначит патогенетическую и симптоматическую терапию. Ведущую роль в современной медицине играет небулайзерная терапия.
Независимо от этиологии заболевания и вида бронхита на первый план всегда выходят следующие жалобы:
Преимущества использования ингаляторов для лечения кашля
 Ингаляции посредством небулайзера отлично переносятся больными и разрешены к применению в любом возрасте.
Ингаляции посредством небулайзера отлично переносятся больными и разрешены к применению в любом возрасте.Небулайзеры стали просто незаменимы при лечении любого вида бронхита. Особенно они актуальны при хронических процессах (ХОБЛ, бронхиальная астма), когда лечение проводится не один год, а часто и пожизненно. Во время длительной терапии особенно важно, чтобы побочные эффекты от проводимой терапии были сведены к минимуму. Использование небулайзера позволяет успешно доставлять нужное лекарство в нужный орган, т. е. в воспалённые бронхи. При этом способе введения лекарство не попадает в кровоток и не оказывает свои нежелательные побочные эффекты. Возможно применение широкого спектра лекарственных средств: бронходилататоры; средства, влияющие на реологию мокроты; антибиотики; гормональные лекарства; антисептики и др. В использовании они просты и удобны, а самое главное – абсолютно безопасны. Они применяются во всех возрастных группах – от новорождённых до стариков без какого-либо ущерба для здоровья. В отличие от многих других процедур, их можно использовать при повышенной температуре тела. Ни один астматик и больной ХОБЛ просто не может обойтись без небулайзера, т. к. его применение значительно облегчает им жизнь.
Показания и противопоказания к использованию небулайзерной терапии
Небулайзерная терапия используется при следующих состояниях:
Противопоказанием к использованию небулайзера являются следующие состояния:
- Спонтанный пневмоторакс;
- легочное кровотечение;
- сердечная недостаточность в стадии декомпенсации;
- грубые нарушения сердечного ритма;
- аллергия на препараты, которые используются для ингаляционного лечения.
Препараты, которые используются для ингаляций при бронхите через небулайзер
1. Бронхорасширяющие средства:
- Беротек. Применяется для лечения бронхиальной астмы и ХОЗЛ. На ингаляцию идёт 1–2 мл препарата, эффект сохраняется в течение 3 часов. Применяется симптоматически в зависимости от степени выраженности бронхоспазма. Во время обострения больной в среднем ингалируется до 4 раз в день. Ингаляция Беротека через небулайзер имеет существенные преимущества перед дозированным аэрозольным баллончиком: препарат оказывает своё действие непосредственно в мельчайших бронхиолах, а не оседает в ротоглотке; не всасывается в кровь и не вызывает массу побочных эффектов (повышение артериального давления, аритмии, тремор). При использовании баллончика необходимо не дышать 10 секунд после введения препарата, что не всегда возможно во время тяжёлого приступа, а также у детей. При использовании ингалятора в этом нет такой необходимости.
- Сальбутамол. Выпускается в специальных небулах по 2,5 мл. Для ингаляции используют одну ампулу, лечебного эффекта хватает на 4–6 часов. Количество ингаляций зависит от тяжести течения основного заболевания.
- Комбинированные препараты – Беродуал. Ингалируют 2–4 мл раствора, количество процедур зависит от состояния больного. Комбинированные препараты оказывают больший эффект, чем монопрепараты.
- Атровент. Ингалируют 2–4 мл, эффект сохраняется в течение 5–6 часов. Бронходилятирующие свойства препарата несколько слабее, чем у Беротека, но он практически лишён недостатков, чаще назначается пациентам с сердечно-сосудистыми заболеваниями.
2. Средства, влияющие на реологию мокроты:
- Лазолван. Раствор, предназначенный для ингаляций, выпускается во флаконах по 100 мл. Эффективно разжижает вязкую, трудноотделяемую мокроту, в результате чего она становится жидкой и больной может легко её откашлять. Ингалируют 3 мл препарата 4 раза в день не только при ХОЗЛ и бронхиальной астме, а также при любой ОРВИ.
- Флуимуцил. Применяется при выраженном бронхообструктивном синдроме, а также гнойной мокроте в дозе 3 мл несколько раз в день.
- Слабощелочные минеральные воды боржоми, нарзан, физиологический раствор в дозе 3 мл 4 раза в день.
3. Антибактериальные и антисептические средства:
- Флуимуцил-антибиотик. Двухкомпонентный препарат, содержащий в себе антибиотик тиамфеникол и ацетилцистеин, который эффективно разжижает мокроту. Назначается при гнойных бронхитах. Сухой порошок растворяют в 5 мл 0,9%-ного хлорида натрия и делят на 2 раза.
- Диоксидин. Антисептик широкого спектра действия, применяется в основном при гнойных процессах в дозе 4 мл 2 раза в сутки.
- Фурациллин. Антисептик. Используют готовый 0,02 % раствор по 4 мл 2 раза в день.
4. Несистемные гормоны:
- Будесонид, Пульмикорт. Небулы по 2 мл в различных дозировках. Применяется для лечения бронхиальной астмы. Доза и кратность зависит от тяжести течения астмы и подбирается врачом.
5. Растительные препараты:
- Ротокан. Раствор, обладающий антисептическими свойствами на основе трав (ромашка, тысячелистник, календула). Рекомендован при ОРВИ. 1/2 чайной ложки развести на 100 мл 0,9 % раствора хлорида натрия. Ингалируют 4 мл несколько раз в день.
Категорически нельзя ингалировать следующие препараты
- Любые растворы, в состав которых входят масла, в т. ч. и эфирные масла;
- неофицинальные отвары и настои трав, содержащие взвешенные частицы;
- эуфиллин, папаверин, платифиллин, димедрол, поскольку они не оказывают своё действие в бронхах.
Хотелось бы отметить, что все перечисленные препараты указаны в качестве ознакомительной информации, что не является поводом для самолечения. Лечение всегда должен назначать врач! Тем не менее если вам назначали несколько ингаляций, необходимо чётко соблюдать следующий алгоритм: сначала ингалируется бронхолитик, через 10–15 минут откашливающее средство. После того как больной откашлялся, можно провести ингаляцию с антисептическим средством.
Про ингаляции для лечения детей рассказывает программа «Школа доктора Комаровского»:
Смотрите популярные статьи
Ингаляции при обструктивном бронхите небулайзером с препаратами
 Процедура ингаляции при обструктивном бронхите – наиболее эффективный способ лечения.
Процедура ингаляции при обструктивном бронхите – наиболее эффективный способ лечения.
Распылённые ингаляторами лекарственные вещества быстро проникают в бронхи.
Они снимают спазм мышц и стимулируют вывод из воздуховодных каналов мокроты.
Содержание статьи
Основные симптомы кашля
 Обструктивный бронхит – респираторное заболевание, нарушающее проходимость воздуховодных каналов.
Обструктивный бронхит – респираторное заболевание, нарушающее проходимость воздуховодных каналов.
Суженные дыхательные пути не позволяют образовавшейся в них мокроте выйти наружу.
Нехватка воздуха провоцирует сильный кашель и одышку. Особенностью обструктивного кашля является его непродуктивность.
Сильный, сухой кашель – основной симптом обструктивного бронхита. Он возникает приступами, особенно сильными в утренние часы.
Приступы кашля сопровождаются одышкой и болезненными ощущениями в грудной клетке.
В запущенном состоянии болезни прослушивается свист в лёгких и патологические шумы при дыхании, пациент ощущает нехватку кислорода.
ВАЖНО! Наиболее остро обструктивный кашель проявляется у детей 5-7-ми лет. Данное явление обусловлено строением дыхательной системы детей, в бронхах которых преобладают мелкие воздуховодные каналы.
Чем помогут ингаляции?
Главная проблема больных обструктивным бронхитом – забитые мокротой мелкие и крупные воздуховодные каналы. Задача лечения медицинскими препаратами и народными средствами – снять спазм гладкой мускулатуры для освобождения бронхов от мокроты.
Введение препаратов ингаляционным путём обладает несомненным преимуществом по сравнению с приёмом капсул или таблеток.
Препараты для перорального приёма всасываются в кишечнике, вследствие чего до 50% вещества из лекарств теряется. При лечении ингаляторами лекарство полностью попадает в дыхательные пути и всасывается в 20 раз быстрее.
Во время ингаляций лекарство достигает максимальной концентрации в очаге размножения бактерий.
 Ингаляции оказывают на бронхи следующее действие:
Ингаляции оказывают на бронхи следующее действие:
- уменьшают отёки и воспаление;
- снимают спазм гладкой мускулатуры;
- стимулируют вывод мокроты из воздуховодных каналов.
После первой же процедуры пациент чувствует облегчение дыхания за счёт расширения бронхиальных просветов. Уменьшается количество и продолжительность приступов кашля.
Преимущество прибора состоит в невозможности передозировки лекарства и отсутствии его побочного воздействия.
Ингаляции небулайзером
Небулайзер – аппарат для мелкодисперсного распыления лекарства в ротовую полость пациента. Механизм действия аппарата прост: в резервуар наливают воду с лекарством, небулайзер преобразовывает его в аэрозоль и доставляет в ротовую полость пациента.
Все аппараты делятся на стационарные, которыми оборудованы клиники, и переносные, используемые дома.
Основные виды ингаляторов-небулайзеров
В зависимости от способа распыления вещества небулайзеры подразделяются на:
- Ультразвуковые. В приборах этого вида аэрозоль образует высокочастотная вибрация. Размер образовавшихся в результате частиц не больше 5 мкм, поэтому лекарство проникает глубоко в бронхи. Недостаток прибора состоит в невозможности использования в нём антибиотиков, кортикостероидов и разжижающих мокроту средств, поскольку ультразвук разрушает действующее в них вещество. Существенный недостаток приборов этого вида – недолговечность. Пьезокристаллы в основе прибора быстро изнашиваются, и небулайзер перестаёт функционировать.
- Компрессорные. Аэрозоль в этих приборах образуется сжатым воздухом. Компрессионный небулайзер пригоден для использования любого лекарства. В этом заключается его универсальность.
- Мембранные (меш-небулайзеры). Приборы на основе электронной сетки, сквозь которую продавливается раствор. Размер частиц, образованных низкочастотными колебаниями – 2-5 мкм. Мембранные небулайзеры работают от электросети или батареек. Преимущество прибора состоит в удобстве его использования: корпус допустимо наклонять до 45 градусов, при этом жидкость из него не выльется. Такая конструкция прибора позволяет применять его даже в положении лёжа. Недостаток данного вида приборов – высокая стоимость.
 Небулайзеры комплектуются насадками:
Небулайзеры комплектуются насадками:
- лицевыми масками для ингаляций у детей и пациентов с ОВЗ;
- мундштуками для пациентов старше 5-ти лет и взрослых пациентов;
- назальными насадками для терапии ринитов и синуситов.
Прибор для использования в домашних условиях подбирают, проконсультировавшись с ЛОР-врачом.
Он поможет подобрать наиболее подходящий вариант в зависимости от вида заболевания и индивидуальных особенностей пациента.
Тогда ингаляция будет максимально эффективной и поможет быстро вылечить обструктивный бронхит.
СПРАВКА. Устаревшие модели паровых ингаляторов значительно уступают современным небулайзерам. Паровой ингалятор не способен доставить лекарство в бронхиолы и альвеолы. Такие модели более пригодны для лечения инфекционных заболеваний горла и ринитов.
Лекарственные препараты для ингаляций
Для терапии заболевания врач назначает ингаляции со следующими группами лекарственных средств:
- Антисептики: «Мирамистин», «Хлоргесидин», «Диоксидин». Бронхит – преимущественно вирусное заболевание, поэтому основу его лечения составляют препараты, способные справиться с вирусом непосредственно в очаге его распространения.
- Бронхолитики: «Сальбутамол», «Беродуал», «Фенотерол», «Форадил», «Тербуталин». Снимают спазм мускулатуры бронхов, восстанавливают снабжение лёгких кислородом.
- Муколитики: «Амброксол», «Лазолван», «Флуимуцил», «Туссиком». Разжижают мокроту для её выведения.
- Фторированные глюкокортикостероиды: «Дексаметазон», «Пульмикорт», «Бенакорт», «Будесонид».
- Антибиотики: «Тобрамицин», «Гентамицин», «Декаметоксин», «Декасан». Препараты с бактериостатическим действием, применяемые при наличии в мокроте гноя.
- Иммуномодуляторы: «Деринат», «Интерферон».
Смягчить дыхание, снять спазм мышц помогает ингаляция физраствором или минеральной водой («Нарзан», «Боржоми»,»Ессентуки»). Бутылку с водой открываю за 2-3 часа до процедуры, чтобы из неё вышли газы, только после этого заливают жидкость в ингалятор.
ВНИМАНИЕ! Набор препаратов для ингаляций, кратность, время проведения, количество процедур врач подбирает индивидаульно, на основании анализов, с учётом возраста и сопутствующих заболеваний пациента. Самостоятельное принятие решений об использовании препаратов может привести к ухудшению состояния больного и вызвать осложнения.
Ингаляции в домашних условиях
 Альтернативой небулайзерам и ингаляторам служат паровые ингаляции. Воздействие горячего пара способствует стимуляции кровообращения и разжижению мокроты.
Альтернативой небулайзерам и ингаляторам служат паровые ингаляции. Воздействие горячего пара способствует стимуляции кровообращения и разжижению мокроты.
Дома ингаляции проводят, наклонив голову над ёмкостью с паром и накрывшись полотенцем для сохранения тепла.
Обеспечить доступ пара непосредственно в ротовую полость помогает воронкообразная насадка на носик чайника.
Температура жидкости для взрослого – 60-65 градусов, для ребенка – 45-50 градусов. В качестве лечебных веществ для паровых ингаляций используют соду, травы и эфирные масла.
ВАЖНО! При гнойных воспалениях лечение горячими паровыми ингаляциями не проводят. Разогревание способствует росту патогенной микрофлоры, поэтому процедура вместо пользы принесёт вред.
Народные средства
Для домашних ингаляций применяют следующие виды растворов:
- С травяным отваром. Заваривают лекарственные травы: ромашку, зверобой, шалфей, календулу и дают отвару полностью отстояться. Затем его фильтруют и добавляют в кипяток.
- С соляным раствором. 3 ст. л. соли растворяют в литре воды.
- С эфирными маслами. Применяют масло кедра, сосны, эвкалипта, можжевельника, туи 3-5 капель на 200 мл жидкости.
- С препаратом «Ротокан». Это противовоспалительное средство на основе календулы, ромашки и тысячелистника – прекрасная альтернатива травяным отварам. Препарат разводят физраствором (1мл/40 мл).
- С луком и чесноком. Содержащиеся в них фитонциды – мощные антисептики. Чайную ложку сока разводят в 250 мл воды.
- С отваром сосновых почек или хвои. 2-3 ст. л. сырья варят 10-15 минут в 500 мл воды, затем используют отвар для ингаляций.
- С мятой и калиной. 20 гр коры калины и 15 гр мяты заливают в термосе 500 мл кипятка и настаивают час.
- С мёдом. Столовую ложку мёда заливают 200 мл физраствора, нагревают и дышать паром 4 раза в день по 15 минут.
- С каланхоэ. На стакан физраствора добавляют чайную ложку морской соли, нагревают жидкость до 50 градусов, затем добавляют 20 капель сока каланхоэ. Кипятить раствор нельзя, поскольку каланхоэ потеряет лечебные свойства.
ОСТОРОЖНО! Применение паровых ингаляций с травяными отварами вызывают аллергические реакции. Поэтому склонным к аллергиям пациентам подобные процедуры проводить нельзя.
Осложнения кашля
 Кашель при обструктивном бронхите – далеко не безобидное явление. Отсутствие лечения заболевания может вызвать серьёзные осложнения:
Кашель при обструктивном бронхите – далеко не безобидное явление. Отсутствие лечения заболевания может вызвать серьёзные осложнения:
- Бронхоэктаз – необратимый процесс постепенного расширения бронхов;
- Дыхательную недостаточность – патологические изменения в дыхательной системе, провоцирующие нехватку кислорода во внутренних органах;
- Эмфизему лёгких – воспалительный процесс, приводящий к сокращению объёма органа;
- Бронхиальную астму — заболевание, характеризующееся приступами удушья;
- Диффузный пневмосклероз – один из видов дыхательной недостаточности;
- Лёгочное сердце – осложнение, провоцирующее повышение давления в малом круге.
Видео о лечении бронхита в домашних условиях
Врач первой категории Масленникова А.В. доступно рассказывает про методы лечения бронхита в домашних условиях. Про ингаляции в том числе.
Противопоказания для применения ингаляций
Несмотря на пользу для больных обструктивным бронхитом, существует ряд противопоказаний к применению данной процедуры. К ним относятся:
- сердечная недостаточность, аритмия, тахикардия;
- лёгочная недостаточность;
- бронхиальная астма;
- носовые кровотечения;
- инсульт и нарушение мозгового кровообращения;
- полипы в дыхательных путях.
ВАЖНО! Ингаляции нельзя делать пациенту с повышенной температурой тела, а также ребёнку в возбуждённом состоянии. Процедуру новорожденным детям проводят исключительно в стационаре, под контролем врача.
Профилактика
Главный враг бронхо-лёгочной системы человека – сухой воздух с примесями пыли и вредными веществами. Вдыхание такого воздуха провоцирует воспаление бронхов и развитие их обструкции.
Чтобы не допустить развития заболевания, рекомендуется придерживаться следующих правил:
- своевременно и полностью вылечивать ОРВИ;
-
 поддерживать иммунитет;
поддерживать иммунитет; - отказаться от вредных привычек;
- соблюдать гигиенические правила содержания жилья;
- исключить контакт с вредными для дыхательной системы веществами;
- правильно и полноценно питаться.
Регулярные ингаляции небулайзером или паром способствуют быстрому и эффективному излечению обструктивного бронхита.
На начальных стадиях заболевания процедуры с лекарственными средствами помогут избежать приёма таблеток внутрь, что способствует получению максимальной пользы от медикаментов без побочных эффектов.

 Лекарственные средства транспортируются непосредственно в больной орган, не попадая в кровоток.
Лекарственные средства транспортируются непосредственно в больной орган, не попадая в кровоток. Непереносимость лекарственных средств или веществ, входящих в их состав.
Непереносимость лекарственных средств или веществ, входящих в их состав.
 поддерживать иммунитет;
поддерживать иммунитет;