методы лечения взрослых и детей
Выделение любой жидкости из уха — неприятный симптом, который должен насторожить и вызвать опасения, касательно здоровья вашей слуховой системы. Выделения могут иметь различный цвет, консистенцию, запах. Однако, что необходимо предпринять, если появившаяся жидкость из уха, имеет желтый цвет?
Желтая жидкость из уха
Желтую или прозрачную жидкость из уха нельзя воспринимать как отдельную проблему. Такой симптом является прямым сигналом, указывающим на то, что в организме происходит воспалительный процесс.
Если выделения скудны и человека при этом не беспокоит дополнительная симптоматика — температура, слабость, боль в ухе, озноб, то вполне вероятно, что проблемой выделений могла стать обыкновенная серная пробка, которая растаяла под воздействием высокой температуры. Это может произойти из-за жары на улице или после посещения сауны.
О чем говорят выделения
Выделения из уха, которые имеют отчетливый желтоватый оттенок, могут указывать на наличие самых различных инфекционных заболеваний. Чаще всего под подозрение попадают гнойный и острый отит. Каждый из недугов может проявлять свою степень активности и характеризоваться некоторыми симптомами:
В некоторых случаях симптомы могут исчезать практически полностью. По этой причине заболевший человек может решить, что он здоров, что всегда ведет к отказу в посещении ЛОРа. Однако, почти всегда симптомы обостряются с большей силой, что ведет к резкой дестабилизации состояния.
Виды желтых выделений из уха
Дополнительные симптомы
Отит наружного уха — заболевание, которое чаще всего диагностируется тем, кто пришел с жалобами на выделения. Страдают недугом любителя поплавать и те, кто имеет дурацкую привычку постоянно нарушать целостность защитную оболочку уха, засовывая внутрь прохода различные посторонние предметы.
Помимо выделений, отит наружного уха может сопровождаться покраснением вокруг слухового прохода, зудом и жжением, а также ощущением тепла внутри канала.
При отите среднего уха происходит поражение одновременно нескольких важных составляющих ушного канала. Так, происходит повреждение участка, находящегося непосредственно за барабанной перепонкой, ушных косточек и в дальнейшем мозга.
Данное заболевание носит инфекционный характер. Поэтому болезнетворные микроорганизмы при постоянном размножении провоцируют появление гнойных выделений, отмирание тканей.
Мастоидит является осложнением отита, которое проявляется более агрессивно, но имеет фактически идентичные симптомы. Так, при мастоидите наблюдаются обильные гнойные выделения их уха, высокая температура, головная боль.
Холестеатома — опасное заболевание, способное воздействовать на вестибулярный и зрительный аппарат человека. Кистоподобное образование появляется сразу же за барабанной перепонкой. Разрастание тканей ведет к выделению характерной жидкости с неприятным запахом, постоянным головным болям, а также ощущению сдавленности внутри.
Диагностика
Диагностические меры проводятся исключительно специалистом. Так, после сбора анамнеза и осмотра, доктор может сделать первые заключения, касательно общего состояния больного.
Для выявления более эффективного способа лечения, врач назначает ряд процедур и анализов, которые позволят ускорить процесс выздоровления:
По выводам полученных анализов делаются назначения. Чаще всего они включают в себя консервативную терапию.
Лечение
Острая форма течения болезни, когда из уха вытекает желтоватая жидкость, может говорить о серьёзном заболевании. Особенно опасен такой признак в том случае, если он дополнен болью и повышенной температурой тела пациента. Столкнувшись с подобными признаками ни в коем случае нельзя предпринимать каких-либо действий по самостоятельному лечению недуга.
Стоит обязательно обратиться к отоларингологу. Обусловлен запрет на самолечение тем, что разные болезни ушей требуют разного терапевтического подхода. Так в случае если причиной выделений желтоватого оттенка стал фурункулез, то прогревания отлично ускоряют процесс выздоровления (особенно если сочетать теплые компрессы с антибиотиками). А вот в случае с другими заболеваниями прогревание ушей может привести к ухудшению состояния человека и повышению температуры тела.
А вот в случае с другими заболеваниями прогревание ушей может привести к ухудшению состояния человека и повышению температуры тела.
Самостоятельно болезни ушей не проходят. Если температуры у пациента нет, то болезнь может развиваться очень медленно и постепенно. Симптомы могут уходить и снова возвращаться через определённое время.
Желтая жидкость из уха лечиться различными методами. Назначение терапии происходит непосредственно лечащим врачом.
Антибиотики широкого спектра действия для лечения заболевания ушей
Медикаментозно
Этот тип терапии применяется на начальных стадиях заболевания ушей. Он является самым безобидным для пациента и не требует госпитализации.
Медикаментами подавляют воспалительные процессы, а в особенно запущенных случаях протекания болезни, больному дополнительно назначают многоразовую ежедневную чистку ушного канала.
Также врач нередко назначает физиопроцедуры. Они включают прогревание ультрафиолетом, компрессы и лечение высокочастотным излучением.
Инфекционные болезни уха лечатся при помощи антибиотиков. Назначить могут один препарат или несколько одновременно. Чаще всего врачи выписывают Супракс, Левофлоксацин и Цефуроксим аксетил. Любые антибиотики используются на протяжение не менее 10 дней подряд. При инфекции также назначают антибактериальные ушные капли, такие как Нормакс и другое.
Важно знать, что при появлении любых тревожных симптомов обязательно обратиться к врачу и сообщить о них. Опасными признаками ухудшения состояния являются рвота, тошнота, потеря координации и головные боли. Эти симптомы могут говорить о том, что болезнь очень близко подошла к головному мозгу и несет непосредственную угрозу жизни больного.
Что нельзя делать, если из уха течет желтая жидкость:
Народные средства
Некоторые народные методы терапии рекомендуют и сами врачи. Но важно помнить, что это лишь дополнительная мера по борьбе с выделениями из уха. Ни в коем случае нельзя отказываться от медикаментов в пользу народных средств. Однако можно комбинировать оба метода для ускоренного выздоровления.
Но важно помнить, что это лишь дополнительная мера по борьбе с выделениями из уха. Ни в коем случае нельзя отказываться от медикаментов в пользу народных средств. Однако можно комбинировать оба метода для ускоренного выздоровления.
- Масло льна и масло лука нужно смешать в равных количествах. После необходимо смочить в этом растворе кусочек ваты и вставить его в ухо на 2,5 часа.
- В случае, когда врач разрешил прогревания, можно использовать для этого соль. Стакан соли нужно хорошо разогреть на сковороде, а после высыпать в плотную ткань, свернутую в несколько слоев (желательно сделать мешочек или использовать чистый, обернутый полотенцем носок). Прилаживать соль нужно к больному уху перед сном.
- Настой ромашки отлично справляется с воспалением и успокаивает слизистую. Чайную ложку сухо ромашки нужно залить стаканом крепкого кипятка. После того, как настой остыл им можно протирать оба уха. Использовать нужно мягкую ткань или вату
Осложнения
Среди осложнений, которые можно получить при игнорировании выделений из уха, остается частичная и полная потеря слуха, нарушение зрения, потеря нормальной координации движений.
В более запущенных случаях наблюдается сепсис, абсцесс и при полном игнорировании лечения наступает летальный исход.Как правильно удалить выделения из уха смотрите в нашем видео:
Оперативное вмешательство
Хирургическая операция – крайняя мера при болезнях ушей. Назначают операцию в очень сложных и запущенных случаях болезни ушей. Направлена она на удаление костных тканей, которые задела инфекция. Также операцию проводят для восстановления барабанной перепонки или костей среднего уха. Также хирургическое вмешательство показано при менингите и абсцессе, то есть в тех случаях, когда гной попадает в мозг.
Профилактика
Методы профилактики достаточно просты и не представляют собой ничего сверхъестественного.
- Не только уши, но и весь организм нужно держать в тепле. ОРВИ, простуда и грипп могут привести не только к кашлю и насморку, но и к болезням ушей.
- Пассивное курение может привести к отиту. Мест скопления курильщиков стоит избегать.
- Необходимо следить за гигиеной ушей, а при возникновении тревожных симптом неотложно обращаться к отоларингологу.
Соблюдая эти простые и понятные правила, можно обезопасить себя от самых различных заболеваний ушей и сохранить слух и хорошее самочувствие.
Кошку рвёт желтой жидкостью и желчью
Когда кошку рвет желтой жидкостью — это означает два варианта: рвота желчью либо потребление в пищу определенного вида корма. При употреблении кошкой специфического корма у нее может пойти рвота желтого цвета.
Отличить ее от желчи довольно легко: рвотные массы имеют серый оттенок.
В данном случае беспокоиться нет причин, необходимо просто-напросто исключить данный вид корма, поскольку организм кошки его не принимает.
По-иному дело обстоит с насыщенной желтой рвотой — это означает, что в желудок кошки попала желчь, которая при здоровом состоянии организма находиться в нем не должна.
Причины рвоты желчью у кошки
Установить причины, по которым у кошки идет рвота желчью, может ветеринарный врач. Как правило, если кошку с постоянной периодичностью рвет желчью, это свидетельствует о заболеваниях печени, желудка, кишечника или желчного пузыря. Возникнуть вышеперечисленные заболевания могут на фоне неправильного, несбалансированного питания, употребления слишком жирной пищи. Возможно также развитие болезней, если кошку кормят не совсем свежей пищей. Также желательно давать животному дробный корм, чтобы оно не глотало большие куски — это также может быть причиной скопления желчи в желудке.
Также желательно давать животному дробный корм, чтобы оно не глотало большие куски — это также может быть причиной скопления желчи в желудке.
Рвота у кошки слизью
Рвота у кошки слизью может начаться в том случае, если животное страдает хроническим гастритом, заболеванием кишечника. Присутствие различного рода вирусов в организме или глисты также могут способствовать рвоте слизью.
Если кошку рвет слизью с белой пеной, то это не представляет сильной угрозы здоровью, поскольку такая патология считается рвотой на пустой желудок.
Совершенно иначе обстоят дела с ситуацией, когда кошку рвет только лишь слизью без каких-либо примесей — в таком случае поход к врачу нельзя откладывать, ведь это причиной может служить довольно-таки серьезное заболевание, например, кишечная непроходимость.
Как и в любой болезни животного, здесь главное — не тянуть и срочно везти животное в клинику.
Заниматься самолечением при рвоте у кошки совершенно бесполезно, а иногда и опасно! Не зная причины такого состояния животного, начитавшись “полезных” советов в интернете, многие хозяева пренебрегают врачебной помощью и пытаются оздоровить питомца дома, своими силами. Тем самым часто животному не только не становится легче, а наоборот, состояние его ухудшается!
Не играйте в Айболита, когда речь идет о здоровье и даже жизни Вашей кошки, обратитесь к профессионалам Био-Вет, и Ваша кошка скажет Вам спасибо!
Цены на приём в нашей сети ветклиник
| Наименование ветеринарных услуг | Единица измерения | Цена, руб |
|---|---|---|
| ⭐ Первичный приём | 1 животное | 400 |
| ⭐ Повторный прием | 1 животное | 200 |
| Первичный прием декоративных, экзотических животных, птиц и рептилий | 1 животное | 1000 |
| Консультация без животного | — | 500 |
| Консультация врача по результатам анализов | 1 шт. | 400 |
| Консультация узкого специалиста без животного | 1 шт. | 1000 |
Все наши Ветклиники:
| 🏥 Клиника | 🗺️ Адрес | 🕔 |
|---|---|---|
| 🏥 Алтуфьево | Алтуфьевское шоссе д 56 | 24/7 |
| 🏥 Бабушкинская | Менжинского 29 | 24/7 |
| 🏥 Беляево | Миклухо Маклая, д 18 к1 | 24/7 |
| 🏥 Бутово Северное | Куликовская, 3Д | 24/7 |
| 🏥 Бутово Южное | Адмирала Лазарева, д. 35 | 24/7 |
| 🏥 Домодедовская | Ясеневая 28 | 24/7 |
| 🏥 Калужская | Воронцовские пруды д. 3 | 24/7 |
| 🏥 Каховская | Болотниковская, 21с8 | 24/7 |
| 🏥 Киевская | Большая Дорогомиловская, 5 | 24/7 |
| 🏥 Люберцы | Люберцы, Октябрьский проспект д.5 | 24/7 |
| 🏥 Марьино | Перервинский Бульвар д. 21/1 | 24/7 |
| 🏥 Медведково | Малыгина 9 стр.2 | 24/7 |
| 🏥 Митино | Генерала Белобородова, 30 | 24/7 |
| 🏥 Новогиреево | Новогиреевская д 53 | 24/7 |
| 🏥 Первомайская | Нижняя Первомайская улица, 12А | 24/7 |
| 🏥 Перово | 1-я Владимирская, 4 | 24/7 |
| 🏥 Печатники | Гурьянова д. 4 к.1 | 24/7 |
| 🏥 Реутов | Реутов, Калинина, 12 | 24/7 |
| 🏥 Саперный | Саперный проезд д6 к1 | 24/7 |
| 🏥 Солнцево | Главмосстроя дом 7 | 24/7 |
| 🏥 Спортивная | Доватора, д.3 | 24/7 |
| 🏥 Тёплый стан | Теплый Стан 5, к4 | 24/7 |
| 🏥 Хорошево-Мневники | Народного Ополчения 29к1 | 24/7 |
| 🏥 Шипиловская | Мусы Джалиля д 38 к1 | 24/7 |
| 🏥 Щелковская | Алтайская 17А | 24/7 |
Специальность: Дерматолог / Онколог / Рентгенолог / Репродуктолог / Терапевт / УЗИ / Хирург / Хирург-Ортопед
Жидкость за маткой по УЗИ
Иногда во время УЗИ органов малого таза диагност может обнаружить жидкость в позадиматочном (Дугласовом) пространстве.
Как правило, в такой ситуации беспокоиться не о чем – небольшое количество жидкости может свидетельствовать об успешной овуляции, половом созревании или недавно прошедшим месячным. Однако иногда бывают случаи, когда такое образование является признаком серьезного заболевания.
Определение объема жидкости за маткой по УЗИ
Назвать точный объем такого образования при помощи УЗИ крайне сложно, поскольку жидкость растекается между органами. Для уточнения количества жидкости анализируются длина вертикального уровня образования. Так, сегодня разработаны следующие критерии оценки количества жидкости в позадиматочном пространстве:
- при высоте до 10 мм величина образования незначительная;
- при высоте от 10 до 50 мм – умеренная;
- при высоте больше 50 мм – значительная.
Полученные данные необходимо сопоставить с менструальным циклом пациентки. Могут понадобиться дополнительные обследования, если у врача возникли опасения по поводу причины наличия жидкости за маткой.
Что означает жидкость за маткой по УЗИ
Стоит отметить, что само наличие жидкости в Дугласовом пространстве само по себе не является заболеванием, но может быть симптомом.
Нормой считается наличие незначительного количества жидкости за маткой в середине менструального цикла. Как правило это, свидетельствует о беременности. Кроме того, в позадиматочное пространство в небольших объемах может вытекать кровь в периоды менструации, что также абсолютно естественно.
Однако иногда причинами появления жидкости за маткой могут быть серьезные заболевания (эндометрит, перитонит, эндометриоз, гнойный сальпингит, оофорит, аднексит и другие), внематочная беременность, новообразования на яичниках и т.д.
Для точного определения характера подобных жидкостных образований проводятся дополнительные обследования: пункция (проба составляющей посредством лапароскопии), лабораторный анализ крови, мазок из влагалища.
Воспалительный процесс
Если жидкость за маткой обнаруживается на фоне повышенной температуры тела и боли внизу живота, то это, вероятно, свидетельствует о воспалении одного из органов мочеполовой системы (матки, яичников, мочевого пузыря и фаллопиевой трубы). В таких случаях, в зависимости от стадии заболевания, врач назначает либо антибиотики, либо оперативное вмешательство для удаления гноя.
В таких случаях, в зависимости от стадии заболевания, врач назначает либо антибиотики, либо оперативное вмешательство для удаления гноя.
Что делать при обнаружении жидкости за маткой по УЗИ
Жидкость за маткой – лишь признак, указывающий на конкретный процесс в организме, поэтому и лечение нужно направить на устранение причины, а не следствия.
Поэтому, если УЗИ обнаружило жидкость, то по одному этому признаку нельзя ставить диагноз, и врач назначает дополнительные обследования и анализы.
Если не выявлено других тревожных симптомов, а анализы не обнаружили отклонений от нормы, то лечение не требуется.
Наши клиники в Санкт-Петербурге
Медицентр Юго-ЗападПр.Маршала Жукова 28к2
Кировский район
- Автово
- Проспект Ветеранов
- Ленинский проспект
Получить подробную информацию и записаться на прием Вы можете по телефону +7 (812) 640-55-25
Желтая жидкость из носа после операции
Течет желтая жидкость из носа — что это такое?
Когда течет желтая жидкость из носа, то данный процесс доставляет массу неудобств. К тому же это сигнал организма, что в нем что-то не так. К прозрачным соплям люди относятся спокойно, а когда жидкость приобретает желтый цвет, начинают нервничать. В этом случае нужно просто обратиться к врачу. Так как обычный насморк можно вылечить самостоятельно за пару дней. А когда начинаются желтые выделения, для лечения потребуется точный диагноз.
К прозрачным соплям люди относятся спокойно, а когда жидкость приобретает желтый цвет, начинают нервничать. В этом случае нужно просто обратиться к врачу. Так как обычный насморк можно вылечить самостоятельно за пару дней. А когда начинаются желтые выделения, для лечения потребуется точный диагноз.
Почему сопли желтого цвета?
Когда текущая жидкость из носа желтого цвета, это означает, что в организме произошел серьезный сбой. При обычной простуде сопли бесцветны. Но если насморк не лечить, то жидкость может приобретать разные оттенки – от зеленого до желтого. Это происходит из-за белых иммунных телец, которые реагируют на болезнетворные бактерии, пытаясь нейтрализовать их. При этом происходит массовая гибель кровяных телец, из-за чего и меняется цвет жидкости, вытекающей из носа.
Что означает вытекающая из носа желтая жидкость?
Вытекающая желтая жидкость из носа – это признак запущенной болезни. Организм, не найдя поддержки, пытается справляться самостоятельно, убивая болезнетворные микробы. А усиление желтой слизи из носа уже может иметь различные причины. Возможно появление нового очага воспаления или возникновение аллергической реакции.
Основные причины желтых соплей
Если из носа течет желтая жидкость, что это означает? Значит, ранее безобидный насморк перешел в опасную форму. Изменение цвета соплей могут вызвать гной или бактерии. Есть несколько основных причин желтой жидкости, вытекающей их носа. Это может быть следствием проявлений болезней:
- гайморита;
- синусита;
- кисты гайморовой пазухи;
- назальной ликвореи.
В основном все перечисленные болезни лечатся без хирургического вмешательства. Но и самолечение без консультаций с врачом противопоказано, так как, например, при прогревании может стать не лучше, а только хуже, и болезнь усугубится.
Причина желтых соплей – гайморит
Гайморит – одна из самых часто встречающихся болезней. И один из ее признаков – коричневые или желтые жидкие сопли. А при наклоне головы возникает глазная или головная боль. При гайморите может начаться лихорадка, а это усилит или изменит цвет жидкости, вытекающей из носа.
А при наклоне головы возникает глазная или головная боль. При гайморите может начаться лихорадка, а это усилит или изменит цвет жидкости, вытекающей из носа.
Это заболевание — из ряда воспалительных. И желтая жидкость может не только вытекать из носа, но и распространиться по организму, и даже попасть в мозг. А в результате человек может не только ослепнуть и оглохнуть, но и впасть в кому. В редких случаях наступает летальный исход. Поэтому при гайморите больной направляется на рентген носовых пазух. И уже на основании снимков назначается лечение. При помощи шприца откачивается желтая жидкость, назначаются лекарства.
Причина желтых соплей – синусит
Синусит – это тоже воспалительная болезнь. И во многом схожа с гайморитом. Разница между ними — в локализации. Синусит поражает несколько околоносовых пазух. Гайморит локализуется в верхнечелюстных пазухах. Синусит возникает из-за вирусной, бактериальной или грибковой инфекции. И как следствие, появляется желтая жидкость из носа. Она возникает из-за скопившегося гноя и имеет неприятный резкий запах.
Для лечения сначала ставится диагноз, частично основанный на выделениях из носа и цвете жидкости. А также по результатам рентгеновских снимков. Желтый гной откачивается из носовых пазух, или жидкость удаляется путем промывания. Иногда необходим надрез воспаленного участка пазухи. Инфекция лечится антибиотиками.
Причина желтых соплей – киста гайморовой пазухи
Если вытекает желтая жидкость из носа при наклоне головы, но при этом нет повышенной температуры, то это, вероятнее всего, киста гайморовой пазухи. Из-за скопившихся соплей может возникнуть затрудненное дыхание, заложенность носа. Киста – это доброкачественное новообразование, которое заполнено жидкостью желтого цвета.
Но если он меняется на красный, значит, к соплям добавилась кровь. Киста сама по себе не представляет опасности, если не начинается воспаление или кислородное голодание. Лечение производится только хирургическим путем. В результате желтая жидкость перестает вытекать из носа.
В результате желтая жидкость перестает вытекать из носа.
Причина желтых соплей – назальная ликворея
Ликвор – это цереброспинальная жидкость, необходимая для нормальной работы головного мозга. Внешне она не такая густая, как обычные сопли, и в нормальном состоянии прозрачная и водянистая. А назальная ликворея – это когда жидкость окрашивается в желтый цвет при попадании в нее крови.
Почему так происходит? Желтая жидкость нередко появляется после черепно-мозговых травм, а также:
- после хирургических операций по извлечению носовых полипов;
- врожденных дефектов черепа;
- повреждений позвоночника;
- нарушений работы костного аппарата и ряда некоторых других заболеваний.
В случае назальной ликвореи желтая жидкость из носа обычно вытекает только из одной ноздри. А при обычном насморке – из обеих пазух. При назальной ликворее желтая жидкость на вид несколько маслянистая. И если попадает в дыхательные органы, то нередко возникает кашель (преимущественно в ночное время).
Для определения ликвореи опытному врачу достаточно и оценки состояния носового платка. На нем после высыхания жидкости остаются небольшие следы. Они похожи на накрахмаленные участки. Тем не менее желтая жидкость берется на анализ. От соплей ликвор отличается просто. В нем всегда присутствует сахар. А в соплях его нет. Для диагностики болезни используются рентген и компьютерная томография.
Для избавления от желтой жидкости (подтекающего ликвора) применяется хирургическое и консервативное лечение. После травм больному прописывается постельный режим, и он должен избегать чихания, кашля и резких движений. Уменьшается количество жидкой пищи. Назначаются антибактериальные лекарства и витамины.
Другие причины желтых соплей
Выделения из носа жидкости – явление для человека вполне нормальное. Но если она окрашивается в какой-либо цвет, нужно немедленно обращаться к врачу. Желтая липкая жидкость из носа может сигнализировать о воспалении или прогрессирующих болезнях. Но причиной изменения цвета может быть и побочный эффект от приема лекарств или злоупотребления витаминными комплексами, продающимися в аптеках. Иногда это признак аллергических реакций.
Но причиной изменения цвета может быть и побочный эффект от приема лекарств или злоупотребления витаминными комплексами, продающимися в аптеках. Иногда это признак аллергических реакций.
Бывают и довольно безобидные случаи окрашивания жидкости в желтый цвет. Бывает, что симптомы любой болезни отсутствуют вовсе. Тем не менее из носа потекла желтая жидкость. Это может быть следствием употребления в больших количествах пищи, в которой содержится много красителей. И даже из-за переизбытка еды, в составе которой находится много каротина.
При поедании хурмы в больших количествах часто жидкость, вытекающая из носа, окрашивается в желтоватый оттенок. При этом такого же цвета становятся кожа и ладошки. И это явление можно спутать с желтухой. В любом случае, если после изъятия из рациона пищи, содержащей природные или искусственные красители, жидкость не изменила цвет на прозрачный, нужно немедленно обратиться к врачу.
Почему желтая жидкость вытекает из носа при наклоне головы?
Если из носа течет желтая жидкость при наклоне головы, что это значит? Данная ситуация может быть симптомом хронического воспалительного сосудистого заболевания. Особенно много жидкости выделяется при синуситах и ринитах. Жидкость накапливается, пока человек находится в горизонтальном состоянии. А при наклоне головы начинает обильно вытекать.
Почему вытекает ярко-желтая жидкость из носа?
Ярко-желтая жидкость, вытекающая из носа, может свидетельствовать о гайморите, хроническим отите или синусите. У детей – о гное из аденоидов. Но причину изменения цвета соплей может определить только доктор. Часто желтые выделения из носа оказываются и признаком аллергии. Особенно если жидкость вытекает из носа в определенное время года.
Но интенсивность желтого цвета может указывать и на развитие воспалительного процесса. Причем нередко при этом жидкость течет и из глаз. При острой респираторной болезни одновременно с желтыми выделениями из носа наблюдается жжение в пазухах. И после этого спустя несколько дней жидкость становится более вязкой. А это уже проявление гриппа.
И после этого спустя несколько дней жидкость становится более вязкой. А это уже проявление гриппа.
Лечение дома
В домашних условиях, если из носа вытекает желтая жидкость, возникшая из-за вирусной болезни, можно делать промывания носа. Для этого берутся солевый и содовый растворы, делаются отвары из ромашки и шалфея. Хорошо помогают сосудосуживающие препараты, которые закапываются в нос. Перед прогреванием носовых пазух и переносицы необходима консультация терапевта.
Бывает ли польза от желтых соплей?
Иногда сопли, вытекающие из носа, могут принимать желтоватый оттенок. Но может ли это быть хоть чем-то полезно? Оказывается, иногда желтая жидкость говорит о выздоровлении. В носу любого человека есть защитная слизь, спасающая организм от бактерий. В отмершем виде они выводятся вместе с соплями или жидкостью. И придают им желтоватый оттенок именно бактерии. Поэтому по цвету жидкости, текущей из носа, можно определить не только болезнь, но и начало выздоровления.
О чем свидетельствует и чем опасна желтая жидкость из носа?
Вполне привычным явлением считаются выделения из носа, которые могут быть различного характера и консистенции. Преимущественно они появляются при различных вирусных и бактериальных инфекциях, а также при аллергической реакции.
Желтые выделения из носа считаются опасным симптомом и требуют обращения к специалисту. Признак может указывать на опасные патологии, прогрессирующие в организме человека, которые могут потребовать экстренного лечения.
О чем говорит желтая жидкость из носа?
Желтая жидкость из носа может быть признаком гайморита
Появление из носа выделений желтого цвета является признаком того, что в организме произошел какой-либо сбой. При обычном простудном заболевании сопли бесцветные, но при отсутствии эффективного лечения слизь может становиться различного цвета, начиная от желтого до зеленого.
Причина такого патологического состояния кроется в белых иммунных тельцах, которые реагируют на патогенных микроорганизмов, пытаясь нейтрализовать их. Все это вызывает массовую гибель кровяных телец и становится причиной изменения цвета жидкости, появляющейся из носовой полости.
Все это вызывает массовую гибель кровяных телец и становится причиной изменения цвета жидкости, появляющейся из носовой полости.
Выделения желтого цвета являются признаком запущенности патологического процесса.
Дело в том, что организм, не найдя поддержки, пытается решить проблему самостоятельно, ликвидируя болезнетворных микроорганизмов. Ярко желтая слизь из носа может появляться по различным причинам и возможно возникновение очага воспалительного процесса аллергии. Кроме этого, изменять цвет выделения может гнойный экссудат и бактерии.
Возможные патологии и симптомы
Распространенной причиной появления из носа выделений желтого цвета считается киста гайморовых пазух, которая представляет собой доброкачественное новообразование.
Преимущественно патология протекает без развития яркой клинической картины, но в отдельных случаях могут появляться следующие признаки:
- постоянная или временная заложенность носа с частыми рецидивами
- желтые сопли из носа, появляющиеся преимущественно из одной ноздри либо при наклоне головы
- трудности с дыханием через нос
- болевой синдром в области пазух и головные боли
Еще одним распространенным заболеванием, которое может сопровождаться появлением желтых выделений из носа, является гайморит. При такой патологии воспалительный процесс локализуется в придаточных пазухах носовой полости и сопровождается появлением неприятной симптоматики. Гайморит может протекать в острой и хронической форме и именно от этого зависят возможные симптомы.
Дополнительные симптомы помогут определить диагноз
При остром гайморите клиническая картина может быть следующей:
- высокая температура тела и лихорадка
- желтые выделения из носа в большом количестве
- боль и дискомфорт под глазами и особенно при надавливании
- сильные боли при наклоне головы
В том случае, если гайморит переходит в хроническую форму, то могут появляться следующие симптомы:
- кашель
- слабая боль под глазами
- частый насморк
- проблемное дыхание через нос
Синусит — это воспаление носовых пазух, которое может развиваться как результат вирусной, грибковой или бактериальной инфекции. При такой патологии из полости носа выделяется жидкость, которая окрашена в желтый цвет и имеет специфический запах.
При такой патологии из полости носа выделяется жидкость, которая окрашена в желтый цвет и имеет специфический запах.
При синусите могут беспокоить следующие симптомы:
- подъем температуры тела
- сухой кашель, возникающий в ночное время
- нарушение обоняния
- заложенность носа и обычно с одной стороны
- головные боли, усиливающиеся при наклоне
- покраснение кожных покровов носа со стороны воспаленной пазухи
Видео ознакомит с основными симптомами гайморита:
Диагноз «синусит» ставится по результатам анализов выделений из носа и рентгеновскому снимку.
Чем опасен данный симптом?
В том случае, если не лечить патологию, то повышается опасность проникновения инфекции в мозг. Последствием такого патологического состояния может стать менингит, который нередко заканчивается смертью пациента.
Не пролеченные желтые сопли могут становиться причиной фарингита и проблем с зубами. В том случае, если из носа появляется жидкость желтого цвета, то необходимо как можно скорее обратиться за консультацией к специалисту. Он проведет тщательный осмотр и выявит, что же спровоцировало болезнь.
Медикаментозное лечение
При наличии бактериальной инфекции назначаются антибиотики
В том случае, если выделяемая из носа слизь имеет гнилостный запах, то это является признаком бактериальной природы инфицирования. В такой ситуации для решения проблемы потребуется прием антибактериальных препаратов.
При отсутствии каких-либо осложнения лечение проводится с помощью пенициллинового ряда сильнодействующих средств. При аллергии на такую группу медикаментов врачи обычно назначают цефалоспорины и макролиды.
Для уничтожения бактерий в организме показан прием следующих системных препаратов:
Избавиться от болезнетворных микроорганизмов, локализующихся в очаге воспаления, можно с помощью назальных антибиотиков:
Принимать лекарственные препараты необходимо по схеме, подобранной врачом.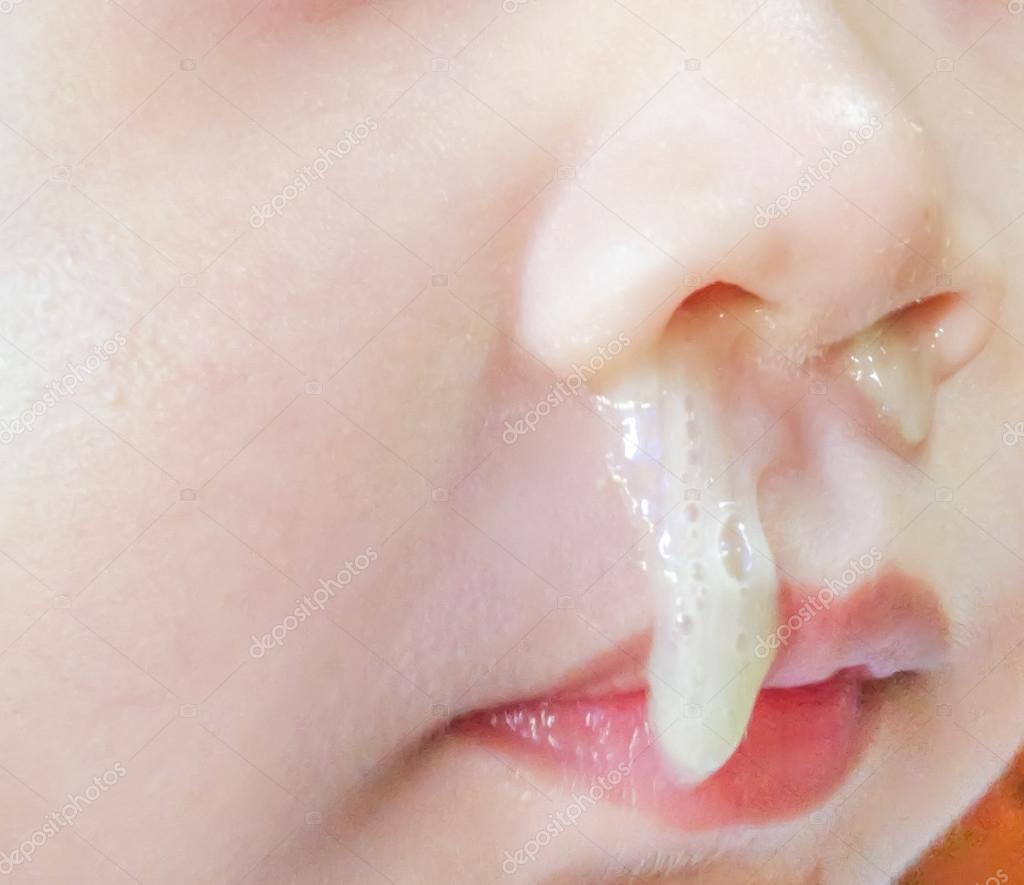 При некачественном лечении патологии могут перейти в хроническую форму, что повышает опасность появления кистозных образований в гайморовых пазухах и воспаления нижних дыхательных путей.
При некачественном лечении патологии могут перейти в хроническую форму, что повышает опасность появления кистозных образований в гайморовых пазухах и воспаления нижних дыхательных путей.
В том случае, если желтые выделения из носа спровоцировали грибковые инфекции, то лечение проводится с помощью антимикотических препаратов. Быстро справиться с патогенными микроорганизмами удается с помощью таких лекарственных средств, как Кетоконазол или Интраконазол.
Капли в нос помогут снять заложенность и освободить носовое дыхание
Для местной вспомогательной терапии могут назначаться следующие медикаменты:
- Сосудосуживающие капли помогают снизить отек тканей и восстановить отток слизи из придатков. Хороший эффект дают такие препараты, как Несопин, Ринотайсс.
- Муколитические средства способствуют снижению вязкости секреции. Быстро справиться с проблемой удается благодаря таким средствам, как Синуфорте, Синупрет и Ринофлуимуцил.
- Местные антисептики обеззараживают слизистую полости носа и помогают не допустить активности патогенных микроорганизмов. Чаще всего для лечения назначаются такие препараты, как Хлорофиллипт, Мирамистин и Фурацилин.
- С помощью растворов для промывания удается снять отечность ткани и очистить полость носа от выделений. Лечение проводится с помощью таких медикаментов, как Квикс, Аквалор и Долфин.
- Увлажняющие капли не допускают пересыхания носовых ходов и повышают местный иммунитет. Особенно эффективными при борьбе с заболеваниями считаются такие средства, как Салин, Пиносол и Мореназал.
После завершения консервативного лечения рекомендуется проведение физиотерапевтических процедур. Восстановить кровообращение, и ускорить заживление слизистой околоносовых пазух удается с помощью лазерного и магнитно-резонансного лечения.
Народное лечение
Промывание носа поможет быстрее вылечить гайморит
Народная медицина предлагает большое количество рецептов, с помощью которых можно справиться с желтыми выделениями из носа:
- Вылечить гайморит можно настойкой прополиса, растворив столовую ложку средства в стакане кипящей воды.
 После этого нужно склониться над емкостью и дышать паром около 10 минут по 2 раза в день.
После этого нужно склониться над емкостью и дышать паром около 10 минут по 2 раза в день. - Еще одним эффективным средством считается смесь из липового меда, алоэ и травы чистотела. Все компоненты соединяют между собой, перемешивают и варят на медленном огне. Образовавшуюся смесь следует перелить в стеклянную посуду и настаивать на протяжении 3-4 часов. Лекарственное средство следует закапывать по 4-5 капель в каждую ноздрю несколько раз в день.
Хороший эффект при лечении желтых выделений дают ингаляции с помощью небулайзера с применением щелочной воды или ароматических масел. Кроме этого, можно закапывать в нос сок алоэ или каланхоэ, разведенный водой в пропорции 1:1.
Хирургическое лечение
В том случае, если причиной желтых выделений из носа становится киста гайморовых пазух, то врачи могут прибегать к проведению оперативного вмешательства. Обычно операцию проводят в том случае, если она начинает активно расти, вызывает проблемы с дыханием и поступлением кислорода в организм. Последствием этого может становиться прогрессирование патологий сердца и сосудистой системы.
Операция показана при наличии кисты
Операция может проводиться следующими способами:
- Классический метод — это удаление кистозного образования за счет надреза в области губы. Недостатком такой процедуры считается тот факт, что пазуха теряет свой прежний вид, а на месте вскрытия начинается рубцевание ткани. Все это существенно повышает вероятность развития синуситов в хронической форме.
- Эндоскопический метод является менее травматичным, поскольку для удаления кисты инструменты вводят через носовую полость. Такое оперативное вмешательство не требует выполнения разреза, что снижает риск развития осложнений.
Желтые выделения из носа могут появляться по различным причинам и нередко становятся признаком серьезных патологий. При отсутствии эффективного лечения повышается опасность развития опасных осложнений и возможен летальный исход. Именно по этой причине при первых признаках патологического процесса следует обратиться за консультацией к врачу.
Именно по этой причине при первых признаках патологического процесса следует обратиться за консультацией к врачу.
Желтая вода из носа
Жидкие выделения из носа причиняют неудобства, их неожиданное появление заставляет менять привычный график, отменяя встречи и другие мероприятия.
Желтая вода из носа
Выделения из носа продуцирует слизистая оболочка, реагируя на раздражители: аллергены, пыль, вирусы, бактерии. Их цвет, консистенция и сопутствующие симптомы помогают выявить причину недомогания.
Причины появление желтой вода из носа
- Аллергия и респираторное заболевание — наиболее частые виновники появления избыточной влаги в носу. Аллергический ринит сопровождается зудом слизистых носоглотки и глаз.
- Вирусная инфекция к обильным выделениям из носа добавляет лихорадку, жжение в носоглотке. Спустя несколько дней после начала болезни жидкость приобретает вязкую консистенцию, желтый цвет.
Фото 1: Жидкость желтого цвета, вытекающая из носа, — не самостоятельный недуг, а один из симптомов заболевания. Источник: flickr (dr.art).
Заболевания и проблемы организма
Опасным состоянием считается, когда желтая жидкость вытекает из носа, болит голова, по бокам от переносицы ощущается боль, отдающая в корни верхних зубов и глазницы, чувство распирания усиливается при наклонах. Это говорит о воспалительном процессе в гайморовой пазухе, когда к носовой слизи примешивается гной.
Если при этом содержимое пазух свободно выходит при высмаркивании, тревожиться не о чем. А когда оттока нет, головная боль нарастает, необходима срочная медицинская помощь. Налицо красноречивые признаки гайморита и синусита.
Острое состояние при гайморите дополняется высокой температурой, болью при пальпации в проекции гайморовых пазух.
Хроническое воспаление гайморовых пазух проявляется перманентным ринитом, отеком носоглотки, вынуждающим дышать ртом, болезненными ощущениями вокруг глаз.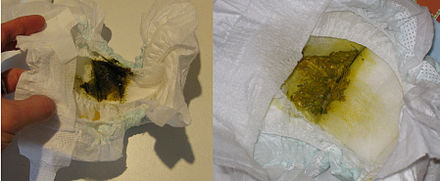
Синусит характеризуется менее интенсивными болевыми ощущениями, отсутствием повышения температуры. Облегчает состояние возможность освобождать полость пазух от слизисто-гнойных выделений с неприятным запахом. Сопровождающие симптомы: головная боль, отек носоглотки.
Наличие кисты в гайморовой пазухе. Доброкачественное образование — киста — проявляется периодической заложенностью носа, хроническим выделением желтой жидкости. Появляется нарост вследствие запущенного ринита, патологий строения пазухи.
Важно! Если простуда заканчивается желтыми соплями, силы восстанавливаются, температура не повышается, головная боль стихает, патологии нет, пациенту можно не беспокоиться.
Желтая липкая вода из носа
Если выделения из носа кажутся на вид водянистыми, а при высыхании имеют крахмальную поверхность. Достаточно взглянуть на носовой платок, чтобы определить, что эти выделения отличаются от обычных соплей. Так выглядит ликвор — назальная жидкость, которая часто появляется после черепно-мозговых травм, после операции по удалению полипов, патологий черепа и позвоночника. Обычно такая жидкость вытекает из одной ноздри, и в ее составе присутствует сахар, поэтому она кажется липкой. Определить заболевание можно с помощью КТ или рентгенографии.
Какие меры необходимо предпринять
Синусит и гайморит лечат промываниями, приемом антибиотиков. Нередко, освобождать гайморовы пазухи от гнойного содержимого приходится с помощью болезненных хирургических манипуляций.
При назальной ликворее назначают хирургическое или консервативное лечение.
Гомеопатическое лечение желтой воды из носа
Гомеопатия действует на каждый симптом и на весь организм в целом: препараты снимают воспаление, отек, укрепляют местный иммунитет слизистой, общую сопротивляемость организма, подавляют жизнедеятельность болезнетворных бактерий.
Источники: http://fb.ru/article/276510/techet-jeltaya-jidkost-iz-nosa—chto-eto-takoe, http://tvojlor. com/lor/nose/zheltaya-zhidkost-iz-nosa.html, http://www.gomeo-patiya.ru/simptomy/iz-nosa-techet-zheltaya-voda-252.html
com/lor/nose/zheltaya-zhidkost-iz-nosa.html, http://www.gomeo-patiya.ru/simptomy/iz-nosa-techet-zheltaya-voda-252.html
ОСНОВНЫЕ БОЛЕЗНИ КРОЛИКОВ | Иркутская районная ветеринарная клиника
ОСНОВНЫЕ БОЛЕЗНИ КРОЛИКОВ
1.ВВЕДЕНИЕ
Болезни кроликов имеют достаточно большой список и многие весьма опасны.
Домашние кролики подвержены широкому спектру вирусных болезней, болезней глаз и ушей. Кроме того неправильные условия содержания приводят к развитию болезней лап, зубов, почек и других внутренних органов животного. Вместе с тем, зная общие симптомы и особенности отдельной болезни можно значительно обезопасить и сохранить здоровых кроликов, а также предупредить развитие инфекции.
2. БОЛЕЗНИ НЕЗАРАЗНОГО ПРОИСХОЖДЕНИЯ.
Наиболее часто регистрируются заболевания желудочно-кишечного тракта. К одной из причин заболевания у крольчат 20—30-дневного возраста это нехватка материнского молока, в связи с этим крольчата понемногу начинают поедать грубые корма, предназначенные для матери. На нежных слизистых оболочках пищеварительных органов образуются ранки, возникает воспаление желудка и кишечника. У взрослых животных причиной возникновения заболевания желудочно-кишечного тракта является неправильное содержание и кормление, такое заболевание можем наблюдать при поедании недоброкачественных кормов, большого количества бобовых трав, при грязном содержании животных.
Признаки заболевания — частое выделение мягкого или жидкого кала, покрытого слизью, вздутие кишечника или желудка, отсутствие испражнений. Часто запор сменяется поносом. Общее состояние животного угнетенное, снижается, а затем и пропадает аппетит. При вздутиях кролик часто погибает через 2—3 дня.
Лечение. Кроликов 12—20 часов выдерживают на голодной диете, проводят симптоматическое лечение. Улучшают условия содержания и кормления животного.
Довольно частыми заболеваниями, особенно при скученном содержании кроликов, при неисправностях в клетках, являются ушибы, раны, переломы.
— При небольших ушибах болезненная припухлость ушибленного места обычно через несколько дней исчезает.
— При сильных ушибах, когда нарушается целостность кожи, образуются раны. Неглубокие раны смазывают йодом, животное при этом, как правило, выздоравливает.
— При глубоких ранах, особенно проникающих в грудную или брюшную полость, кролики чаще всего погибают и поэтому целесообразно таких кроликов сразу забить. Лечение проводят, если кролик очень ценный.
— При попадании лапки кролика в щель или при сильном ударе могут быть переломы. Несмотря на то что кролик с переломом может жить долго, лечить его экономически нет смысла.
— При повреждении позвоночника лечение бесполезно, кролика забивают.
При неправильном содержании животных, а именно неподходящий настил, отсутствие или недостаточная гигиена на лапах у кролика могут возникнуть признаки пододерматита – который характеризуется появлением язв и припухлостей на конечностях, вялостью и малоподвижностью. Предотвратить появление заболевания можно, если соблюдать необходимую гигиену в клетке, нормализовать влажность в помещении, покрыть металлическую сетку на полу клетки мягким нетоксичным материалом. Лечение – симптоматическое.
В условиях неудовлетворительного содержания животных при сильных морозах у кроликов могут возникнуть признаки обморожения, наиболее часто поражаются уши.
При появлении припухлости обмороженные места растирают и смазывают любым внутренним топленым жиром. Кролика переносят в теплое место.
К числу заболеваний незаразного характера можем отнести солнечный и тепловой удары, которые возникают от воздействия прямых солнечных лучей в жаркие дни и от перегревания организма при содержании в душных, непроветриваемых помещениях, особенно при повышенной влажности. Кролик часто дышит, слизистые оболочки рта, носа, век покрасневшие, он вытягивается на животе или на боку и лежит без движения. Если при первых признаках заболевания не устранить причины возникновения очень часто это заканчивается гибелью животного. В случае появления конвульсивных подергиваниях конечностей лечение бесполезно, кролика забивают.
Кролик часто дышит, слизистые оболочки рта, носа, век покрасневшие, он вытягивается на животе или на боку и лежит без движения. Если при первых признаках заболевания не устранить причины возникновения очень часто это заканчивается гибелью животного. В случае появления конвульсивных подергиваниях конечностей лечение бесполезно, кролика забивают.
Содержание кроликов в помещениях со сквозняками, под дождем приводит к простудным заболеваниям. Симптомами являются – истечение из носовой полости прозрачной или мутноватой жидкости, кролик чихает. При возникновении простуды проводят мероприятия по устранению причин вызвавших патологию, симптоматическое лечение.
Мясо кроликов, переболевших незаразными болезнями, используют без ограничения.
3. БОЛЕЗНИ ЗАРАЗНОГО ПРОИСХОЖДЕНИЯ.
Любому кролиководу необходимо знать все про болезни кроликов и их лечение, ведь заражение опасным заболеванием может произойти совершенно неожиданно вне зависимости от того, насколько благоприятные условия вы создали своим питомцам.
К примеру, такое опаснейшее заболевание, как МИКСОМАТОЗ кроликов. Это остро протекающая болезнь, которая может поразить животное любого возраста и любой породы и заканчивается в большинстве случаев гибелью.
Возбудителем болезни является ДНК-содержащий вирус. Вирусы этого класса вызывают у человека такие опасные заболевания, как герпес и оспу. Вирусоносителями могут выступать кровососущие насекомые и паразиты, плотоядные птицы, грызуны, а также переболевшие кролики. Поскольку заболевание очень быстро прогрессирует (от двух до двадцати дней), особенно летом и осенью, необходимо внимательно отслеживать, не появились ли у ваших питомцев подозрительные симптомы.
Протекает он в двух формах. При узелковой форме на теле животного появляются опухоли размером с горошину или чуть крупнее, при отечной форме опухоли сливаются в сплошной отек. Самый верный симптом этой болезни кроликов – веки отекают, воспаляются, появляются выделения из глаз. Опухоли—миксоты появляются чаще всего на голове (нос, переносица, рот, веки, уши), лапах, половых органах и в заднепроходном отверстии. Температура повышается до 41 градуса, но может остаться нормальной, шерсть начинает сильно выпадать, аппетит пропадает, кролик пребывает в приторможенном состоянии. Уши опускаются, после чего у кролика может начаться кома. Через 5—10 дней животное гибнет.
Самый верный симптом этой болезни кроликов – веки отекают, воспаляются, появляются выделения из глаз. Опухоли—миксоты появляются чаще всего на голове (нос, переносица, рот, веки, уши), лапах, половых органах и в заднепроходном отверстии. Температура повышается до 41 градуса, но может остаться нормальной, шерсть начинает сильно выпадать, аппетит пропадает, кролик пребывает в приторможенном состоянии. Уши опускаются, после чего у кролика может начаться кома. Через 5—10 дней животное гибнет.
В случае появления болезни надо немедленно известить об этом ветеринарного врача. Всех больных животных немедленно забивают и сжигают вместе со шкуркой. Переболевшие животные остаются вирусоносителями, они заражают здоровых животных, поэтому их также необходимо уничтожить. Места содержания и убоя кроликов дезинфицируют. Кроличий навоз закапывают на глубину не менее 1 м, одежду кроликовода нужно кипятить не менее часа.
Выжившие кролики приобретают активный иммунитет, но для специфической профилактики миксоматоза применяют сухую живую культуральную вакцину из штамма «В-82» или ассоциированную лиофенизированную вакцину против миксоматоза и ВГБК.
ВИРУСНАЯ ГЕМОРРАГИЧЕСКАЯ БОЛЕЗНЬ КРОЛИКОВ (ВГБК «ГЕМОРРАГИЧЕСКАЯ ПНЕВМОНИЯ» КРОЛИКОВ, «НЕКРОТИЧЕСКИЙ ГЕПАТИТ») — инфекционная, остропротекающая высококонтагиозная болезнь, которая характеризуется очень быстрым распространением среди взрослого поголовья кроликов с явлениями геморрагического диатеза во всех органах и сопровождающаяся высокой летельностью (80−100%).
Источником болезни при ВГБК являются больные и переболевшие кролики, а также человек. Основными путями заражения при болезни является — алиментарный и респираторный. В качестве фактора передачи могут быть инфицированные выделениями больных ВГБК кроликов корма, навоз, подстилка, вода, почва, пух и шкурки от больных животных.
Возбудителем является вирус, который сохраняет свою вирулентность при замораживании в течение 5лет, устойчив к эфиру и хлороформу. В естественных условиях к вирусу наиболее восприимчивы взрослые кролики и молодняк старше 3 месяцев, вне зависимости от породы и пола. Для человека и других животных болезнь не представляет опасности.
В естественных условиях к вирусу наиболее восприимчивы взрослые кролики и молодняк старше 3 месяцев, вне зависимости от породы и пола. Для человека и других животных болезнь не представляет опасности.
Инкубационный период болезни 2−3 дня. При молниеносном и сверхостром течении болезни кроликовод никаких симптомов не видит, приходит кормить кроликов, а обнаруживает их трупы. Обычно внешне здоровые кролики делают несколько судорожных движений конечностями и погибают. При остром течении болезни у больных кроликов угнетение, отсутствие аппетита, нервные явления — судорожные движения конечностями, запрокидывают голову, слышны писк, стоны. Перед смертью у отдельных больных кроликов могут быть истечения из носа (желтые или кровянистые). Поражаются печень, легкие, почки, селезенка, сердце и желудочно-кишечный тракт.
Диагноз на ВГБК ставиться комплексно, с учетом эпизоотологических данных, клинических признаков и патоморфологических данных при лабораторном исследовании.
При установлении диагноза вирусной геморрагической болезни кроликов на населенный пункт накладывается ограничительные мероприятия, при проведении которого необходимо руководствуются «Инструкцией по профилактике и ликвидации вирусной геморрагической болезни кроликов (ВГБК)», утвержденной зам. начальника Главного управления ветеринарии Госагропрома СССР 14 января 1988г 2714.01.88. № 432−3.
По условиям ограничений в неблагополучном пункте запрещается:
ввоз и вывоз кроликов, продуктов их убоя, шкурок, пуха, инвентаря и кормов; перегруппировка кроликов; организация выставок и других мероприятий, связанных со скоплением кроликов; обмен кроликами среди их владельцев; торговля кроликами, продуктами их убоя, шкурками и пухом; заготовка и скармливание кроликам травы и сена из мест, где могли находиться больные кролики или имелись их трупы; скармливание кроликам без обеззараживания отходов растений с рынков, а также от населения, столовых, кафе и т. д.
д.
В неблагополучном пункте проводится:
точный подворный учет всего кроликопоголовья; тщательный клинический осмотр для выявления больных кроликов; всех больных и подозрительных по заболеванию кроликов убивают бескровным методом и сжигают с последующей утилизацией в яме Беккари; проводят вынужденную иммунизацию оставшегося условно здорового поголовья; при отсутствии вакцины, в целях недопущения распространения болезни, организуется убой всех кроликов в неблагополучном пункте. Больных и молодых кроликов, не достигших 2-х месячного возраста, убивают бескровным методом и вместе с шкурками утилизируют в яме Беккари. Взрослых здоровых кроликов убивают на мясо непосредственно в неблагополучном пункте (хозяйстве) с соблюдением ветеринарно-санитарных правил. Тушки кроликов, убитых на мясо, проваривают и реализуют в неблагополучном пункте без ограничений. Головы, лапы, внутренние органы, кровь и другие продукты убоя после их обработки дезинфицирующими средствами утилизируют в сжиганием или закапыванием на глубину 1,5 – 2 м; шкурки от кроликов из (хозяйств) дезинфицируют в процессе их технологической обработки на перерабатывающем предприятии; в неблагополучных и угрожаемых кролиководческих хозяйствах (фермах), во дворах граждан — владельцев кроликов, организациях по заготовке и хранению, предприятиях по переработке пушно-мехового сырья проводят дезинфекцию, дезинсекцию, дератизацию.
Хозяйство объявляют благополучным через 15 дней после последнего случая заболевания или уничтожения (убоя) в нем больных животных (кроликов), проведения вакцинации и заключительных ветеринарно-санитарных мероприятий.
Ввоз кроликов в бывший неблагополучный пункт и угрожаемую зону допускается после снятия ограничений, но не ранее, чем через 15 дней после вакцинации их инактивированной тканевой вакциной против ВГБК в хозяйствах-поставщиках, которые обязаны об этом сделать соответствующую запись в ветеринарном документе.
Для профилактики ВГБК используются вакцины:
- инактивированная тканевая гидроокись алюминевая формолвакцина;
- три варианта тканевой лиофилизированной вакцины: формолвакцина, теотропинвакцина и термовакцина;
- ассоциированная лиофилизированная вакцина против миксоматоза и ВГБК;
- ассоциированная инактивированная вакцина против пастереллеза и ВГБК.

Крольчих вакцинируют в любой период беременности!
Вакцина, введенная кролику в дозе 0,5 мл внутримышечно, создает напряженный иммунитет у кроликов с 1,5 месяцев уже на 3-и сутки после проведенной вакцинации и длится не менее 12месяцев.
Крольчата, полученные от вакцинированных крольчих, до двух месяцев обладают пассивным иммунитетом к ВГБК.
Для пассивной иммунизации кроликов вводят сыворотку против ВГБК, которая обеспечивает профилактический эффект в течение 30 дней.
РИНИТ— Инфекционная болезнь кроликов полимикробной этиологии, характеризующаяся периодическим чиханием и выделением из носовой полости слизисто-гнойного или гнойного секрета. Возбудителями инфекционного ринита являются многие микроорганизмы — пастереллы, бордетеллы, стафилококки, микрококки, синегнойная палочка или вирус.
Восприимчивы кролики разных возрастных групп.
Источником инфекции являются больные, выделяющие возбудителя при чихании с капельками носового истечения. Заражение происходит аэрогенным путем, через поврежденную и неповрежденную слизистую оболочку носа. Предрасполагающими факторами в возникновении заболевания являются сквозняки, резкие колебания температуры, загазованность и запыленность воздуха в крольчатниках. Чаще заболевание наблюдается весной и осенью при содержании кроликов в закрытых помещениях, особенно с недостаточной вентиляцией.
Инкубационный период 3— 5 дней. Общее состояние у кроликов удовлетворительное, мало изменено. Слизистая оболочка носовой полости покрасневшая и набухшая. У больных отмечается периодическое чихание и выделение из ноздрей слизистого, слизисто-гнойного или гнойного истечения. Этот секрет смачивает и склеивает волос под носовыми ходами, что вызывает раздражение кожи. Кролик трет нос передними лапами, от чего они с внутренней стороны увлажняются и шерсть склеивается в косички с образованием так называемых зачесов. Иногда гнойные носовые истечения засыхают вокруг носовых отверстий и закупоривают их. Дыхание при этом затрудняется, становится ротовым.
Иногда гнойные носовые истечения засыхают вокруг носовых отверстий и закупоривают их. Дыхание при этом затрудняется, становится ротовым.
Если в патологический процесс вовлекаются легкие, у больных повышается температура тела, дыхание учащенное, затрудненное, они угнетены и малоподвижны, прослушиваются хрипы, наступает исхудание и через 1—2 мес животные погибают.
Диагноз устанавливают па основании клинических и патологоанатомических данных, а также результатов бактериологического исследования (выделение культур микроорганизмов из крови, сердца, легких с проверкой патогенных свойств на кроликах или белых мышах)..
Специфическая терапия не разработана. Медикаментозные средства необходимо применять в самом начале заболевания, до проявления гнойного ринита. Применяют антибиотики, сульфаниламидные препараты, хлорскипидарных ингаляции.
Для иммунизации кроликов используется бивалентная экстрактформоловая вакцина против инфекционного ринита, которая обеспечивает значительное снижение заболеваемости кроликов в неблагополучных хозяйствах.
Профилактика инфекционного ринита заключается в строгом выполнении зоогигиенических и ветеринарно-санитарных правил. Основное значение имеют: устранение предрасполагающих факторов; организация полноценного сбалансированного кормления, особенно по витаминам и минеральным веществам. В закрытых помещениях должное внимание уделяют чистоте воздуха, не допускают сквозняков.
При установлении в хозяйстве инфекционного ринита проводят поголовный клинический осмотр всех кроликов, больных изолируют и лечат или убивают на мясо. Допускается возврат в стадо выздоровевших животных после 20-дневного наблюдения за ними.
Тушки больных кроликов используют в пищу людям без ограничений, бракуют только пораженные органы. Шкурки после высушивания выпускают также без ограничений.
ЭЙМЕРИОЗ (КОКЦИДИОЗ)
Самое распространенное паразитарное заболевание кроликов, которое характеризуется повреждением кишечника и печени. Падеж молодняка кроликов доходит до 85-100%.
Падеж молодняка кроликов доходит до 85-100%.
Источниками паразита становятся животные с клиническими формами болезни, активно выделяющие во внешнюю среду с фекалиями ооцисты, взрослые кролики часто являются паразитоносителями. Также источником заражения могут стать загрязненные ооцистами помещения, клетки, корма, вода, предметы ухода, выгульные дворики. Нередко ооцисты эймерий могут быть занесены в крольчатники с обувью людей, а также крысами, мышами, птицами. Важное значение в распространении заболевания имеет скученное напольное содержание молодняка с легким доступом к подстилке и фекалиям сородичей. Такие зоогигиенические факторы, как сырость в крольчатниках и резкие колебания температуры, неправильное комплектование групп животных, включение в них крольчат разного возраста и развития, недоброкачественность кормов и резкая их смена, а также и другие факторы, снижающие резистентность организма. Чаще всего вспышки заболевания чаще всего бывают весной и осенью, а при неблагоприятных условиях кормления и содержания кроликов — в любое время года.
Инкубационный период длится относительно недолго и составляет 4-12 дней. Болезнь часто подразделяют на кишечную, печеночную и смешанные формы. Чаще всего кокцидиоз протекает в смешанной форме.
По истечении инкубационного периода у крольчат появляется вялость, они теряют обычную подвижность, больше лежат. Аппетит снижается или отсутствует полностью. Брюшко вздутое и болезненное, наружные слизистые оболочки бледные. Появляется понос, испражнения жидкие, со слизью и нередко кровянистые. У молодняка болезнь проявляется задержкой в росте, животные вообще перестают развиваться. Худеют, волосяной покров у них становится тусклым и взъерошенным. Из-за общей интоксикации может наблюдаться выделение слюны, появляется насморк и конъюнктивит. С развитием воспалительных процессов в печени организм слабеет, кролики становятся апатичными к окружающему. В более поздних стадиях увеличивается живот, при пальпации с правой стороны животные реагируют болезненно.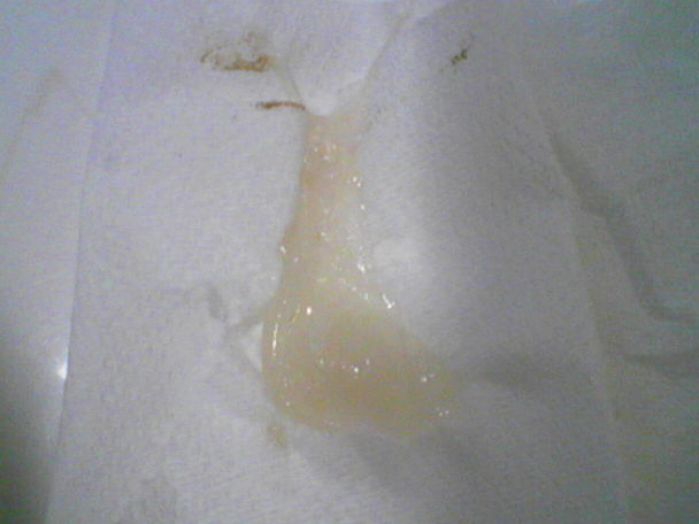 Появляется желтушность слизистых оболочек из-за поражения печени, параличи конечностей и шейных мышц, а также судороги; крольчата погибают на 7—10 день. Клинически эймериоз наиболее часто проявляется у кроликов в период отъема их от матерей и перевода на обычные корма, когда стресс максимальный. Нередко кокцидиоз протекает хронически, в таких случаях симптоматика более размытая, но, тем не менее, шансы летального исхода такие же.
Появляется желтушность слизистых оболочек из-за поражения печени, параличи конечностей и шейных мышц, а также судороги; крольчата погибают на 7—10 день. Клинически эймериоз наиболее часто проявляется у кроликов в период отъема их от матерей и перевода на обычные корма, когда стресс максимальный. Нередко кокцидиоз протекает хронически, в таких случаях симптоматика более размытая, но, тем не менее, шансы летального исхода такие же.
Для лечения кокцидиоза наиболее эффективны сульфаниламидные препараты, такие как: сульфадиметоксин, норсульфазол, фталазол. Сульфадиметоксин или сульфамонометоксин можно применять перорально.
Эффективность лечения повышается при включении в рацион кормления премиксов, которые содержат кокцидиостатики.
Для профилактики эймериоза своевременно очищают помещения и клетки от навоза, не допускают поедание кроликами кала, а также не допускают в пищу загрязненных калом кормов и воду. Кроликов надо содержать в клетках с сетчатым полом, помет из поддонов убирать не реже 2 раз в сутки. Кормушки и поилки должны быть постоянно чистыми.
Клетки и инвентарь по уходу за кроликами обжигают огнем паяльной лампы, обрабатывают горячим паром. Необходимо осуществлять постепенный переход с сухих кормов на сочные в весенне-летний период в течение 10 дней. При поступлении новой партии кроликов необходимо их карантинировать в течение 30 дней; провести копрологическое исследование.
При обнаружении больных животных изолируют и лечат; остальным применяют эймериостатические препараты. Навоз обеззараживают биотермически.
ИНФЕКЦИОННЫЙ СТОМАТИТ (МОКРАЯ МОРДОЧКА).
Вирусное заболевание, поражает чаще всего молодых особей (до 3-х месяцев). «Мокрая мордочка» или инфекционный стоматит у кроликов вызывает фильтрующий вирус. Но его распространение связано, чаще всего, с плохими санитарными условиями содержания, редкой чисткой домиков, поилок и кормушек. Очень важно вовремя заметить заболевшего грызуна и изолировать его от остальных крольчат.
Болезнь характеризуется покраснением слизистой оболочки языка, губ, носовой полости, потом на этих местах возникает белый налет, позднее язвочки и сильное слюнотечение. Смоченные вытекающей слюной на нижней челюсти волосы слипаются, от постоянного действия слюны кожа краснеет и воспаляется, в этом месте выпадает волос. Крольчата часто погибают. Если лечение начать сразу после выявления заболевания, кролики через 2—3 дня выздоравливают. Для лечения ротовую полость кролика 1—2 раза в день смазывают 2-процентным водным раствором медного купороса. В схему лечения включают: антибиотики, сульфаниламидные препараты, смягчающие мази.
Профилактические мероприятия – это, в первую очередь, изоляция больных особей от здоровых. При этом отсаженных грызунов необходимо постоянно осматривать. Важное условие – создание отличных зоогигиенических условий проживания. Корм кроликов должен быть доброкачественным, питательным и легкоперевариваемым. Дезинфицируются клетки, в которых жили заболевшие животные.
Особенно внимательным кролиководам следует быть весной и осень – наилучшим временем для распространения вирусов.
ПАССАЛУРОЗ (PASSALUROSIS)
Хроническое гельминтозное заболевание кроликов, которое вызывается нематодой, которая паразитирует в толстом кишечнике.
Пассалурусы (кроличьи острицы) – мелкие нематоды.
Источник инвазии – больное животное. Наиболее восприимчивы кролики в возрасте 3-7 месяцев. Инвазирование животных пассалурусами происходит в течение всего года алиментарным путем. Быстрому распространению инвазии способствуют короткий срок созревания яиц паразита, высокая интенсивность поражения животных, возможность повторного заражения и самозаражения кроликов, групповое содержание их.
При сильном заражении у кроликов наблюдают бледность слизистых оболочек, незначительное повышение температуры, исхудание, понос, зуд в области ануса, наружных половых органов. Кожа в этих местах грязная, отечная, на ней видны расчесы, язвы и синяки, шерсть слипшаяся.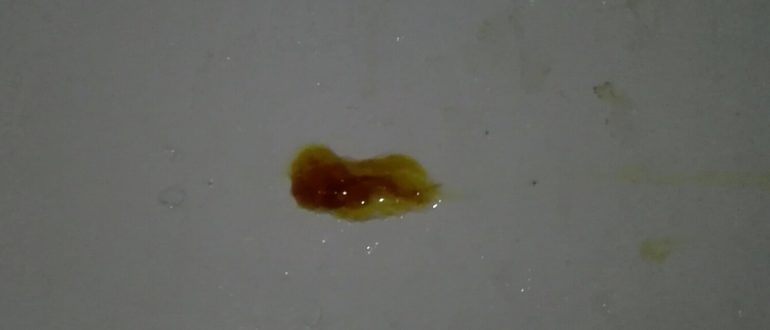 Кролики отстают в росте, линька у них проходит медленно, качество кож снижается.
Кролики отстают в росте, линька у них проходит медленно, качество кож снижается.
Диагноз на пассалуроз кроликов ставят при лабораторном капрологическом исследовании путем гельминтоовоскопии. Посмертно диагноз устанавливают по выявлению паразитов в толстом кишечнике.
Хороший терапевтический эффект дают мебенвет, панакур , ринтал , таблетки тимбендазола и др.
Профилактические мероприятия. Животных обеспечивают качественным кормом. Ежедневно чистят клетки от навоза и остатков корма, кормушки и поилки обливают кипятком. В неблагополучных хозяйствах организуют химиопрофилактику противопаразитарными препаратами.
ПСОРОПТОЗ (УШНАЯ ЧЕСОТКА)
Заболевание, вызываемое клещами и характеризующееся поражением внутренней поверхности ушной раковины, реже других частей тела с образованием корок.
К псороптозу восприимчивы взрослые кролики, которые заражаются при контакте с больными животными, через перхоть и чешуйки, выпадающиее из ушных раковин вместе с клещами. Так же при непосредственном контакте, через предметы ухода, инвентарь, подстилку, при пересадке в клетки, где находились больные животные.
Возможно заражение молодняка от своих матерей, у которых заболевание может протекать бессимптомно. К факторам способствующим распространению заболевания относят скученное содержание, неполноценное кормление, повышенная влажность в помещениях, наличие гельминтозов и других инфекционных заболеваний. Заболевание регистрируется зимой и ранней весной. Выражена стационарность.
Инкубационный период болезни 1—5 дней. Кролики становятся беспокойными, трут уши, прикасаются ими к клетке, трясут головой. При легкой форме псороптоза воспалительный процесс носит очаговый характер и развивается по типу мокнущей экземы: вначале появляются красные бугорки, затем пузырьки, которые через 1—2 дня лопаются, из них вытекает светло-желтая жидкость, она подсыхает, и образуются корочки. В наружном слуховом проходе увеличивается содержание серы в виде буровато-желтых комочков. При сильном поражении очаги сливаются, патологический процесс распространяется на большую часть поверхности ушной раковины и наружного слухового прохода. В результате обширного воспалительного процесса в ушных раковинах скапливается большое количество эпидермиса, сукровицы; отмечается выделение серозного, затем гнойного экссудата. Образуется большое количество корок, которые могут полностью закрыть слуховой проход.
При сильном поражении очаги сливаются, патологический процесс распространяется на большую часть поверхности ушной раковины и наружного слухового прохода. В результате обширного воспалительного процесса в ушных раковинах скапливается большое количество эпидермиса, сукровицы; отмечается выделение серозного, затем гнойного экссудата. Образуется большое количество корок, которые могут полностью закрыть слуховой проход.
Заболевание может осложняться вторичной (секундарной) микрофлорой, вследствие чего воспалительный процесс переходит на оболочки головного мозга: у животных появляются признаки поражения центральной нервной системы.
У некоторых животных отмечается бессимптомная форма псороптоза, которая характеризуется только легким периодическим зудом.
Диагноз ставят на основании эпизоотологических данных, клинических признаков и лабораторных исследований.
Для лечения используют Фенотизиан, или ТАП-85, или Никрохлоран, или Бентоцид, или Гексалин.
В целях профилактики необходимо строго соблюдать ветеринарно-санитарные и зоогигиенические правила содержания: не менее двух раз в год проводить дезинвазию всех клеток и инвентаря. Вновь завезенных кроликов карантинируют в течение 30 дней, в этот период их тщательно обследуют на предмет выявления чесоточных поражений; проводят клиническое обследование всего поголовья один раз в два месяца, а крольчих — обязательно за две недели до окрола.
ГЕМАДИПСОЗ (ВШИВОСТЬ)
Заболевание, протекающее у кроликов хронически и характеризующееся дерматитом, анемией, отставанием в развитии.
Возбудитель—вошь, насекомое овальной формы размером 1,2— 1,7 мм, ротовой аппарат колюще-сосущего типа.
Цикл развития вшей на теле кролика длится 25—30 дней.
Заболевание характерно в основном для взрослых кроликов, а от них происходит перезаражение крольчат-сосунов. Вши заносятся в хозяйство при нарушении правил карантинирования животных, вновь ввозимых из других ферм.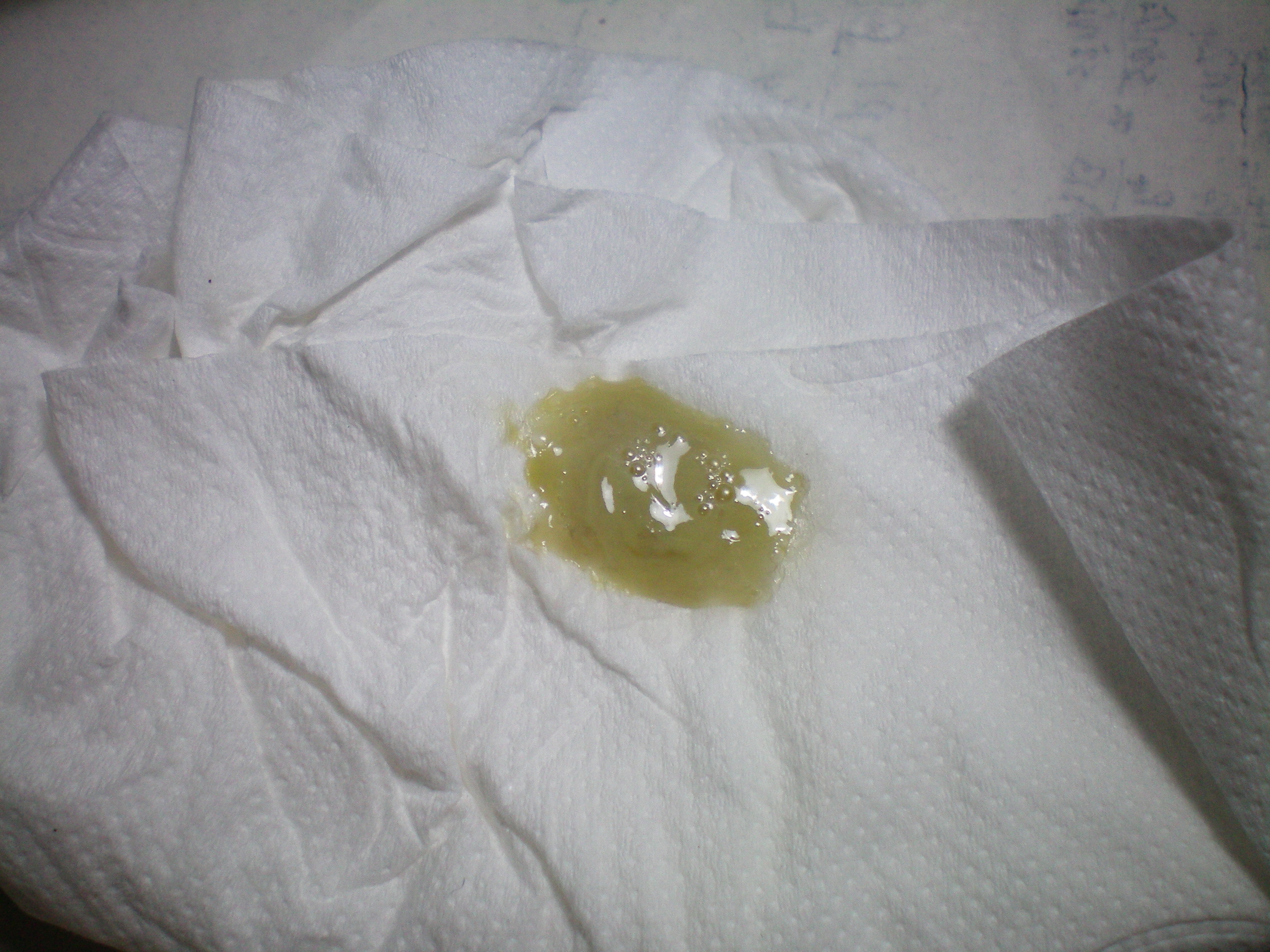 Заражение происходит при непосредственном контакте с зараженными вшами животными, а так же через предметы ухода, подстилку и т. д. Одним из решающих факторов в распространении заболевания являются групповое содержание, скученность, антисанитарное состояние кролиководческих ферм, частые перемещения кроликов из одного отделения в другое, неполноценное кормление.
Заражение происходит при непосредственном контакте с зараженными вшами животными, а так же через предметы ухода, подстилку и т. д. Одним из решающих факторов в распространении заболевания являются групповое содержание, скученность, антисанитарное состояние кролиководческих ферм, частые перемещения кроликов из одного отделения в другое, неполноценное кормление.
Возбудитель заболевания локализуются на наружной поверхности тазовых конечностей, а при сильном поражении также на спине, боковых поверхностях туловища и на других участках тела. Во время питания вши выделяют слюну, которая вызывает у кроликов различные аллергические реакции, общую интоксикацию организма и наряду с этим препятствует свертыванию крови. В результате чего у кроликов возникает беспокойство, отечность области укуса, сильный зуд, затем на это месте образуется узелок. В результате расчесывания зудящих участков лапками и зубами кожа воспаляется, образуются корочки, волосы в этих местах выпадают. При сильной степени зараженности отмечается развитие анемии.
Диагноз ставят на основании эпизоотологических данных, клинических признаков и выявления вшей, которые располагаются у корней волос, а также их яиц.
В качестве лечения кроликов применяют Бутокс-10, Инсектал пудра инсектицидная, БИО КИЛЛ спрей, спрей «Фронтлайн» и др.
В целях профилактики вновь ввозимых кроликов подвергают карантинированию и тщательному осмотру. В случае выявления пораженных животных их изолируют и лечат с отдельным содержанием, до полного освобождения от паразитов, а затем переводят в общие крольчатники. В неблагополучных хозяйствах проводят обработку всех кроликов инсектицидами с одновременной очисткой клеток и помещений. Проводят дезинсекцию инвентаря методом ошпаривания кипятком или обжигания огнем паяльной лампы.
Откуда берется «сон» в глазах после сна и для чего он
- Джейсон Г. Голдман
- BBC Future
Автор фото, Thinkstock
Подпись к фото,Пока мы спим, в уголках наших глаз скапливается. .. что?
.. что?
Во время сна у нас в глазах скапливается какая-то гадость. Далеко не все знают, что это такое. Как выяснил корреспондент BBC Future, эта субстанция выполняет куда более важную функцию, чем может показаться на первый взгляд.
Первым делом, как только я просыпаюсь поутру, я просматриваю длинный список уведомлений, которые безмолвно накопились в телефоне, пока я спал. Второе, что я делаю, — вытираю ту дрянь, которая втихомолку собралась в уголках глаз в течение ночи. Как ее не назови – «сон», «песок», «сплюшки», «слезки», «сухарики» или «глазные козявки», — вы понимаете, о чем я говорю. Меня постоянно занимал вопрос, из чего состоит эта субстанция и почему она образуется. Поэтому я наконец собрался и выяснил.
Все начинается со слез, точнее, со слезной пленки, которая обволакивает наши глаза. Глаза сухопутных млекопитающих, где бы они ни находились – на лицах людей или мордах собак, ежей или слонов, — покрыты трехслойной слезной пленкой, которая позволяет глазам правильно функционировать. (У морских млекопитающих, таких как дельфины или морские львы, слезы функционируют несколько по-иному).
Ближе всего к глазу расположен слой гикокаликса или полисахаридов, который состоит главным образом из слизи и носит название муцинового слоя. Он покрывает роговицу глаза, а также связывает и удерживает влагу, которая обеспечивает равномерное распределение второго слоя – раствора слез на водной основе. Толщина второго составляет всего несколько микрометров, но важность его очень велика. Этот слой, содержащий, в частности, иммуноглобулины, обеспечивает постоянное увлажнение глаз, питает их кислородом, удаляет отмершие клетки и смывает все виды потенциальной инфекции. Наконец, существует еще и внешний слой, состоящий из маслянистого вещества, которое носит название «мейбума». В его состав входят продукты мейбомиевых желез век – липиды, т.е. жирные кислоты, а также холестерин. Внешний слой слезной оболочки называют липидным.
Автор фото, Thinkstock
Подпись к фото,Глаза сухопутных млекопитающих покрыты трехслойной слезной пленкой
Мейбум в процессе эволюции стал неотъемлемой принадлежностью организма млекопитающих. При нормальной температуре человеческого тела это прозрачная маслянистая жидкость. Стоит температуре понизиться всего на один градус, и эта жидкость превращается в восковую субстанцию – знакомую нам засохшую глазную слизь.
Крупные хлопья этого вещества могут образовываться во сне по ряду причин. Во-первых, температура тела всегда понижается по ночам, так что часть липидной жидкости охлаждается до такой степени, что загустевает. Во-вторых, как пишут австралийский офтальмолог Роберт Линтон и его коллеги, «сон ослабляет мышечное воздействие на каналы мейбомиевых желез. Этого оказывается достаточно для того, чтобы вызвать избыточное выделение на веках и ресницах во время сна». Иными словами, ночью наши глаза покрываются большим количеством липидов, чем во время бодрствования днем, поэтому, когда выделения мейбомиевых желез охлаждаются, образуется ощутимое количество засохшей глазной слизи.
Конечно, это не такое уж значительное неудобство – стереть «сон» с глаз при пробуждении, но почему же, в конце концов, наш организм выделяет этот самый секрет мейбомиевых желез? Ну, с одной стороны он не позволяет слезам постоянно капать из глаз и катиться по щекам. Любые обыденные дела становятся трудновыполнимыми, когда из глаз постоянно течет. Это могут подтвердить некоторые люди, страдающие от сенной лихорадки. Удерживая слезы в глазах, секрет мейбомиевых желез делает кое-что иное – он сохраняет глаза влажными. Как удалось выяснить в результате одного исследования, глаза кроликов, лишенные мейбума, теряли влагу в 17 раз быстрее, чем в нормальном состоянии.
Автор фото, Thinkstock
Подпись к фото,Мейбомиевые железы не дают нашему глазу засохнуть
Выделение мейбомиевых желез – не единственный фактор, который препятствует высыханию поверхности глазного яблока. Моргание также имеет важное значение. Дело в том, что когда моргаем, мы «доим» мейбомиевые железы глаз. Таким образом, происходит впрыскивание дополнительных доз мейбума в дополнение к постоянной и равномерной секреции этого вещества. Вследствие моргания маслянистый секрет мейбомиевых желез и вода, содержащаяся в слезах, смешиваются и образуют эмульсию, известную как слезная пленка. Если долго не моргать, эмульсия разделяется на составные части (масло и вода смешиваются не очень охотно) — и роговица глаза оказывается незащищенной от непосредственного контакта с воздухом. В лучшем случае это доставляет неудобство. В худшем варианте хроническое нарушение слезной пленки может стать причиной синдрома «сухого глаза». Научное название этого заболевания – сухой кератоконъюнктивит (Keratoconjunctivitis sicca, KCS).
Моргание также имеет важное значение. Дело в том, что когда моргаем, мы «доим» мейбомиевые железы глаз. Таким образом, происходит впрыскивание дополнительных доз мейбума в дополнение к постоянной и равномерной секреции этого вещества. Вследствие моргания маслянистый секрет мейбомиевых желез и вода, содержащаяся в слезах, смешиваются и образуют эмульсию, известную как слезная пленка. Если долго не моргать, эмульсия разделяется на составные части (масло и вода смешиваются не очень охотно) — и роговица глаза оказывается незащищенной от непосредственного контакта с воздухом. В лучшем случае это доставляет неудобство. В худшем варианте хроническое нарушение слезной пленки может стать причиной синдрома «сухого глаза». Научное название этого заболевания – сухой кератоконъюнктивит (Keratoconjunctivitis sicca, KCS).
Сухие глаза
Японский офтальмолог Эйки Гото назвал синдром «сухого глаза» «тяжким расстройством, связанным с дефицитом слез, от которого страдают миллионы людей по всему миру». Помимо сухости, это расстройство вызывает усталость глаз, красноту, жжение и ощущение тяжести. В наиболее острой, хотя и довольно редкой форме, синдром «сухого глаза» приводит к ухудшению зрения. Несмотря на неудобства, которые связаны с этим состоянием, исторически этот синдром не считался серьезным расстройством.
Автор фото, Thinkstock
Подпись к фото,Иногда даже частое мигание не помогает…
Гото, однако, не разделяет это мнение. Используя самые совершенные методы проверки остроты зрения, он выяснил, что поверхность глаза теряет гладкость, если высыхает его жидкая оболочка. Оптические аберрации или искажения внешнего вида предметов, воспринимаемых зрительной системой человека, становятся все более обыденным явлением, поскольку свет сильнее рассеивается на неровной поверхности, что затрудняет формирование четкого зрительного образа на сетчатке.
Этим, вероятно, объясняется еще одно открытие Гото. Он заметил, что пациенты с синдромом «сухого глаза», как правило, моргают в два раза чаще, чем люди с нормальным уровнем увлажнения глазного яблока. Возможно, это вызвано тем, что они невольно пытаются сохранить остроту зрения.
Он заметил, что пациенты с синдромом «сухого глаза», как правило, моргают в два раза чаще, чем люди с нормальным уровнем увлажнения глазного яблока. Возможно, это вызвано тем, что они невольно пытаются сохранить остроту зрения.
Вы можете подумать, что в этом кроется простое решение, позволяющее справиться с синдромом «сухого глаза»: просто нужно моргать как можно чаще. К сожалению, в современном мире это проще сказать, чем сделать. Выполнение многих повседневных задач, таких как чтение, вождение автомобиля, печатание на смартфоне и работа на мониторе компьютера подталкивают нас к тому, чтобы мы смотрели, не мигая. Вследствие такой деятельности, мы рефлекторно начинаем реже моргать.
Например, когда мы управляем автомобилем, особенно на скоростях свыше 100 км/час, мы моргаем реже. Для пациентов с синдромом «сухого глаза» это означает, что их функциональная острота зрения на высоких скоростях падает ниже допустимого минимума, необходимого для получения водительского удостоверения.
Автор фото, Thinkstock
Подпись к фото,Синдром сухого глаза — крайне неприятное расстройство
В другом своем исследовании Гото установил, что в среднем функциональная острота зрения у людей с синдромом «сухого глаза» составляет 0,3. Это ниже показателя в 0,7, при котором разрешается управление автомобилем в Японии, и в 0,5, при котором можно получить права в США. «Это может означать, что действительная острота зрения во время вождения может оказаться неадекватной у определенных групп пациентов», — написал Гото.
Так что в следующий раз, когда вы проснетесь и займетесь очисткой глаз от той гадости, которая скопилась в них за ночь, вероятно, вы на минуту задумаетесь о том, насколько на самом деле важна для вас эта субстанция.
#факты | Цвет носовой слизи расскажет о вашем здоровье
Предупреждение: для слишком мнительных читателей данная статья может показаться отвратительной, однако она содержит полезную информацию, которую должен знать любой человек, заботящийся о своем здоровье.
Носовая слизь является неотъемлемой частью любого здорового тела, а цвет носовой слизи и ее консистенция могут очень много рассказать о том, что же сейчас происходит с вашим организмом.
Что такое слизь?
Производимая в носовых пазухах, горле, во рту, в легких и даже в желудочно-кишечном тракте слизь обеспечивает защитное покрытие поверхности тканей, сохраняет их влажность и позволяет им правильно работать. Как правило, слизь состоит из энзимов, антител и белков, а ее основной задачей является захват и уничтожение внешних раздражителей, включая вирусы, бактерии и пыль.
Почему количество слизи может быть разным?
При правильной работе вашего тела организм ежедневно выделяет около 1,14 — 1,7 литра слизи. Однако при сезоне простуды, особенно когда вы ее подхватили, ткани, которые вырабатывают слизь, начинают активнее реагировать на раздражители и «объявляют тревогу», начиная активнее производить защитную слизь. Обычно триггером реакции в ответ внешних раздражителей является гистамин, медиатор нервной системы, который вырабатывается особыми нейронами головного мозга.
Когда слизь желтая или зеленая
Обычно у здорового человека выделяемая слизь прозрачная и говорит о том, что с его телом все в порядке и ему не угрожают никакие «захватчики». Когда организм подвергается атаке бактерий или вирусов, слизь обретает желтоватый или зеленоватый оттенок. Происходит это ввиду повышенного насыщения слизи железосодержащими ферментами, включая миелопероксидазу, а также другие оксидазы и прероксидазы. Энзимы используются белыми кровяными тельцами (полиморфно-ядерными гранулоцитами) и помогают человеку в процессе глотания и деактивации бактерий через окислительный процесс. Оставшиеся мертвые белые кровяные тела, которые использовались энзимами для борьбы с бактериями, по-прежнему сохраняют часть содержащегося в них железа. В результате слизь обретает желтоватый или зеленоватый оттенок.
Следует также отметить: чем дольше слизь остается в пазухах, тем зеленее она становится.
Когда слизь красная или коричневая
Наличие красной слизи может говорить (хотя и не всегда) о повышенном содержании в ней крови. Когда вы сильно и часто чихаете, крошечные кровеносные сосуды в вашем носу могут разрушаться и приводить к микрокровотечению, результат которого будет выводиться из вашего носа вместе со слизью.
Когда слизь темно-коричневая или черная
Чаще всего такая слизь наблюдается у курильщиков и чернорабочих, например, шахтеров, то есть людей, которым ежедневно приходится находиться в условиях сильной концентрации в воздухе грязи и пыли. В результате этого слизь обретает темно-коричневый оттенок. Цвет действительно может нам говорить о том, как же на самом деле работает слизь: она улавливает крошечные частицы пыли и грязи и не позволяет им продвинуться дальше в действительно важные и чувствительные части нашего тела, такие как, например, наши легкие.
Как снизить количество выделяемой слизи?
Антигистаминные препараты могут блокировать механизмы, отвечающие за производство слизи, однако побочными эффектами при применении таких препаратов могут быть головокружение и головная боль. Помочь также могут противоотечные средства, однако чаще всего они обладают теми же побочными эффектами.
Более щадящими средствами для уменьшения количества слизи могут являться лечение паром (в домашних условиях для этого метода подойдут обычное полотенце и кастрюля с закипевшей водой), а также промывка носовой полости с помощью небольшой медицинской груши. Кроме того, в таких случаях рекомендуется употребление как можно большего количества жидкости.
Бонус-факты:
Выпуск косметических салфеток стал очень прибыльным бизнесом в 2012 году. Производитель подобного товара, компания Kleenex, смогла заработать тогда аж 1,7 миллиарда долларов на продаже одних лишь салфеток. В то время стоимость бренда компании была оценена в 3,1 миллиарда долларов. В 2010 году компания потратила на рекламу салфеток 51,9 миллиона долларов (на рекламу товара Puffs’ конкурирующей компании Kleenex было потрачено 29,5 миллиона долларов). Прогнозируемый доход от продажи противоаллергических препаратов в одних только США оценивается к 2015 году в 14,7 миллиарда долларов.
Прогнозируемый доход от продажи противоаллергических препаратов в одних только США оценивается к 2015 году в 14,7 миллиарда долларов.
Исследование 2002 года показало, что в среднем каждый человек в год тратит 8,7 часа рабочего времени на борьбу с простудой и 1,2 часа рабочего времени уделяет по тем же причинам детям (в возрасте до 13 лет). Авторы исследования говорили, что в результате этого снижается общая производительность, и ежегодные убытки от этого составляют около 25 миллиардов долларов.
Еще с древних времен и вплоть до Средневековья некоторые социальные группы считали, что человеческое тело наполняют четыре типа жидкостей: черная желчь, желтая желчь, кровь, а также слизь. И для крепкого здоровья необходимо соблюдать баланс этих жидкостей. Кроме того, считалось, что каждая жидкость символизировала сезон, стихию, часть человеческого тела и личные качества того или иного человека. Например, слизь связывали с зимой, водой, мозгом, терпением, миролюбием, спокойствием и мудростью.
Утечка мозговой жидкости через нос: насморк у мужчины из округа Джонстон оказался утечкой мозговой жидкости
ДЖОНСТОН, Северная Каролина — Последний День Благодарения был испорчен для Грега Филпоттса и его семьи после неожиданного. Жидкость из его носа попала в еду.
«Я готовил еду и стоял на кухне, и это просто добавлялось к ингредиентам — это испортило весь ужин», — сказал Филпоттс, который переехал в округ Джонстон два года назад из Нью-Йорка после того, как его жена вышла на пенсию. .«Ты мог бы быть где угодно. Ты мог бы быть в самолете, ты мог бы разговаривать с кем угодно, и эта штука просто стекает с твоего лица».
Филпоттс сказал, что последние пять лет он боролся с тем, что, по его мнению, было аллергией. Некоторые врачи также диагностировали у него пневмонию и бронхит.
«Я затыкал нос салфетками», — сказал он. «Это стало нормальным вплоть до февраля, потому что я всю ночь кашлял. Вы сидите здесь, вы семьянин; вы не хотите терять картину, когда это то, что кто-то может легко исправить.
Наконец, он встретился с доктором Альфредом Илорета в больнице Маунт-Синай в Нью-Йорке. Они быстро узнали, что это была утечка спинномозговой жидкости.
«Это утечка жидкости, которая окружает мозг, чтобы смягчить его, прежде всего для защиты от шока или травма, или что-то в этом роде, — сказал доктор Илорета. — Иногда, когда происходит утечка жидкости из мозга, она может перерасти в то, что мы называем восходящей инфекцией. Таким образом, бактерии могут перемещаться из носа в мозг, вызывая менингит.«
Врачи выполнили минимально инвазивную операцию на черепе, используя лоскут ткани, взятый с тела Филпоттса, чтобы исправить проблему.
« Были ли у вас когда-нибудь такие перегрузки, что вы не можете дышать? »- сказал Филпоттс.« Внезапно вы можете дышать. снова, и какое это было облегчение! »
Доктор Илорета посоветовал остерегаться насморка на одной стороне ноздри, если с ним связан соленый привкус и все, что сопровождается сильной головной болью.
Это может быть больше, чем просто насморк.
Авторские права © 2021 WTVD-TV. Все права защищены.
коричневая жидкость из носа | Ответы врачей
Самые популярные ответы врачей на основе вашего поиска:
37-летняя женщина спросила:
Опыт работы 50 лет Медицинская онкология
Может быть серьезным: Текучая жидкость из носа обычно представляет собой прозрачную слизь, часто связанную с Голова холодная. Жидкость может стать красной или коричневой, если в ней есть кровь. Этот c … Подробнее90 000 врачей из США по 147 специальностям готовы ответить на ваши вопросы или предложить вам совет, рецепты и многое другое.Обратитесь за помощью сейчас:
Женщина 22 лет спросила:
Опыт работы 17 лет. Медицина внутренних органов
Выделения из носа: Возможно, вирусная инфекция верхних дыхательных путей. Если они не исчезнут через 2 недели, см. Документ.
42-летний участник спросил:
Опыт 28 лет в хирургии ЛОР, головы и шеи
Ринорея: Это ненормально. Я бы обратился к врачу, чтобы проверить его на наличие аллергии, но есть и другие причины, которые ваш врач должен помочь вам понять… Подробнее
Я бы обратился к врачу, чтобы проверить его на наличие аллергии, но есть и другие причины, которые ваш врач должен помочь вам понять… Подробнее44-летний участник спросил:
29 лет опыта в хирургии ЛОР, головы и шеи
Прозрачная носовая жидкость: Здравствуйте, это чаще всего вызывается формой ринита. Я бы порекомендовал антигистаминные препараты, такие как зиртек, аллегра или кларитин (лоратадин). Если вы … Подробнее16-летняя женщина спросила:
10 лет опыта Аллергия и иммунология
Конечно: указывает на задержку водянистой слизи в носу или пазухах. Считал бы это нормальным, если случается редко и нет других симптомов.
37-летний участник спросил:
41 год опыта Педиатрия
Нет ничего необычного: у годовалых детей часто бывает насморк от того, что кажется вечным, особенно у тех, кто находится в детских садах. Цвет и консистенция будут различаться и не означают, что … Подробнее28-летняя женщина спросила:
24 года опыта в акушерстве и гинекологии
Обратитесь к врачу: вам нужно обратиться к врачу / нейрохирургу — возможно отверстие в решетчатой пластине — это необходимо оценить
30-летний мужчина спросил:
57 лет опыта Семейная медицина
Может быть аллергия / носорог: это может быть из-за носовой аллергии или из-за риномоторного ринита.Вы можете попробовать безрецептурный аллргий мед, такой как Кларитин или зиртек и судафед. Если нет впечат … Подробнее20-летняя женщина спросила:
45 лет опыта Семейная медицина
Извините: мне очень жаль, проблемы, однако врачи на этом общедоступном сайте не могут диагностировать или назначать. У нас нет доступа, чтобы задать вопрос о … Подробнее22-летняя женщина спросила:
24 года опыта Внутренняя медицина
CSF? : При условии, что у вас нет простуды. Я должен спросить, была ли недавняя травма головы? Это может быть спинномозговая жидкость… Обратитесь в отделение неотложной помощи, и они могут проверить простые . .. Подробнее
.. Подробнее90 000 врачей из США по 147 специальностям готовы ответить на ваши вопросы или предложить вам совет, рецепты и многое другое. Получите помощь прямо сейчас:
Утечки CSF
Тимоти К. Хейн, Мэриленд . • Последнее изменение страницы: 3 марта 2021 г.
См. Также: nph и гидроцефалия
Истощение спинномозговой жидкости может быть вызвано утечкой, шунтом, недостаточностью производство или слишком быстрое всасывание.Есть также некоторые похожие синдромы, при которых податливость внутричерепного компартмента слишком высока, вызывая аналогичные симптомы, когда мозг опускается вниз при стоянии и снова поднимается вверх на спине. По оценкам, частота утечек CSF составляет около 5 случаев на 100 000 в год.
Симптомы утечки спинномозговой жидкости обычно включают головные боли, которые усиливаются в вертикальном положении. и облегчаются положением лежа на спине или опущенной головой ниже груди (Тренделенбург). Горизонтальная диплопия, изменение слуха, шум в ушах, нечеткость зрения, Может возникнуть онемение лица, тошнота и корешковые симптомы верхних конечностей (покалывание).Эти симптомы неспецифические, так как они часто встречаются при мигрени. и посттравматическая головная боль. Сообщалось также о снижении когнитивных функций (Hong и др., 2002; Pleasure et al, 1998).
Диагностические критерии Международного общества головной боли для головной боли, вызванной утечкой спинномозговой жидкости, включают:
- Ортостатическая головная боль (головная боль хуже, чем в положении лежа на спине)
- По крайней мере, один ассоциированный симптом из числа:
- жесткость шеи
- тиннитус
- гипоакузия
- светобоязнь
- тошнота
- Свидетельство низкого давления спинномозговой жидкости или утечки по крайней мере одним из следующих факторов:
- МРТ головного мозга, показывающая косвенные признаки низкого давления спинномозговой жидкости
- запись люмбальной пункции давление спинномозговой жидкости <60 мм ч3) в латеральном пролежне
- КТ миелография
- Цистернография радионуклидов, показывающая место утечки
Из этих симптомов наиболее частыми симптомами являются боль или скованность в шее, тошнота и рвота.
Если мы рассмотрим, какие симптомы наиболее специфичны, это, очевидно, №3. Связанные с этим симптомы являются общими человеческими жалобами — например, тяжелый шум в ушах одобряют 6% населения, а мигренозные головные боли, которые обычно включают светобоязнь и тошноту, затрагивают примерно 15% всего населения. Что касается № 3, по нашим наблюдениям, МРТ головного мозга, показывающая косвенные признаки давления спинномозговой жидкости (т.е. усиление твердой мозговой оболочки), встречается редко.
Shievink et al (2016) обнаружили, что утечка спинномозговой жидкости на уровне основания черепа — e.грамм. Ринорея спинномозговой жидкости не вызывает спонтанной внутричерепной гипотензии и, вероятно, не вызывает ортостатических головных болей. Таким образом, все утечки CSF не вызывают головной боли.
Ортостатическая головная боль без утечки спинномозговой жидкости
- Растяжимая дура
- Трепановый синдром — большой дефект черепа.
- Низкое давление ликвора неясной этиологии (спонтанная внутричерепная гипотензия)
- Кисты проводящих путей спинномозговой жидкости (например, коллоидная киста)
Leep и Mokri (2008) сообщили, что небольшое количество пациентов с типичные ортостатические головные боли без рентгенологического подтверждения спинномозговой жидкости утечка.Они предполагают, что у этих пациентов может быть либо скрытая утечка или аномально растяжимая твердая мозговая оболочка.
При «трепановом синдроме» подобные симптомы связаны с большим дефектом черепа (см. Изображение ниже) и купируются краниопластикой. (Стивер и др., 2008). Можно было бы подумать, что при трепановом синдроме могут быть постуральные колебания слуха, но, насколько нам известно, это не было проверено.
Постуральные головные боли, обычно в вертикальном положении, может также встречаться у лиц, которые периодически препятствуя их проводящим путям ЦСЖ, например, в коллоидных кистах (см.
изображение ниже) или кистах прозрачной перегородки.
Низкое давление спинномозговой жидкости без обнаружения утечки, называемое «спонтанная внутричерепная гипотензия», встречается редко, с ежегодной частотой около 5 случаев на 100 000. Их можно обнаружить в результате увеличения твердой мозговой оболочки или люмбальной пункции.
Поскольку это отоневрологический центр, мы рассмотрим симптомы утечки спинномозговой жидкости, связанные со слухом. Подробнее. В то время как утечка спинномозговой жидкости обычно сопровождается ортостатическим (только в вертикальном положении) головная боль, эта ассоциация не универсальна и, по сути, слух потеря может быть более распространенным явлением, чем головная боль (Oncel et al, 1992).Ортостатический шум в ушах также возможно (Араи, Такада и др., 2003). Вероятна потеря слуха из-за утечки спинномозговой жидкости возникает в результате снижения давления спинномозговой жидкости, что снижает перилимфатический (внутреннее ухо) давление и приводит к картине, похожей на картину Меньера. болезнь. (Walsted et al., 1991).
| МРТ пациента с большим дефектом трепанации черепа, потенциально вызывающим трепановый синдром (см. Выше). | Коллоидные кисты третьего желудочка — они могут периодически закупоривать, вызывая очень сильные ортостатические головные боли. |
| Шунт для дренирования желудочков. Иногда шунты работают слишком хорошо и вызывают низкое давление спинномозговой жидкости. | МРТ шунта пациента с утолщением мозговых оболочек, возможно, из-за низкого давления. Это контрастное исследование. |
Места утечек CSF
- Позвоночник (большинство утечек)
- Утечки спинномозговой жидкости обычно находятся на уровне позвоночника, особенно в грудном отделе.
 позвоночник и шейно-грудной переход.
позвоночник и шейно-грудной переход. - Они могут быть применены после операции на позвоночнике (Sin, 2006), где может быть разрыв твердой мозговой оболочки, окружающей спинной мозг.
- Утечки спинномозговой жидкости могут возникать после диагностической или терапевтической люмбальной пункции, а также спинномозговой
анестезии и после случайной пункции твердой мозговой оболочки после эпидуральной анестезии.
анестезия или эпидуральные инъекции стероидов (Johkura et al. 2000).
- В этом случае утечка на месте прокола.По данным Cosar et al, 2004, нарушение слуха обычно связано со спинальной анестезией (26%); Симптомы от такой утечки можно отложить. в течение месяца (Lybecker and Anderson, 1995). Кажется вероятным, что эти случаи чаще всего упускаются. Иногда утечки обнаруживаются, когда изображения мозга документируют новое скопление жидкости в головном мозге (см. Изображение ниже).
- Может показаться возможным, что утечка спинномозговой жидкости может произойти после хлыстовой травмы.
травма, повреждение,
как часто наблюдаются стойкие подобные симптомы без обнаружения
другие исследования.
- Подтверждая эту идею, было сообщено об утечках CSF из-за до шпор шейных костей (Miyazawa et al, 2003; Vishteh, Schievink et al. 1998). Когда мы первоначально выдвинули эту идею в 2002 году, почти ничего не было опубликовано относительно этой возможности. В последнее время однако, используя радиоизотопную цистернографию, Ishikawa et al., В 2007 г. сообщалось о выявлении утечек спинномозговой жидкости в основном в поясничном отделе. позвоночника на дуральные рукава у 37 из 66 пациентов с хронической хлыстовой травмой с головная боль, потеря памяти, головокружение и боль в шее.
- Schievink et al (2016) предложили систему классификации спонтанных утечек спинномозговой жидкости на основе обзора 568 пациентов со спонтанной внутричерепной гипотензией.
 Они предложили следующие категории:
Они предложили следующие категории:- Dural Tear (тип 1) 26,6% всех самопроизвольных утечек
- Брюшные утечки (96%)
- Заднебоковые утечки (4%)
- Дивертикулы мозговых оболочек (42.3%) — например, Кисты Тарлова
- Дивертикулы простые (90,8%)
- Сложные дивертикулы / эктазии (9,2%)
- Прямые ЦСЖ-венозные свищи (2,5%)
- Неопределенные утечки (28,7%)
- Те, у кого экстрадуральный сбор ЦСЖ (51,5%)
- Dural Tear (тип 1) 26,6% всех самопроизвольных утечек
- Утечки спинномозговой жидкости обычно находятся на уровне позвоночника, особенно в грудном отделе.
- Пазухи
- Самопроизвольные утечки из носа случаются редко (1/26 утечек в Мокри, 1997; 39/105 в Seth, 2010).По данным Seth et al (2010), в 39 у пациентов со спонтанными утечками наиболее частыми участками были решетчатая пластинка (51%), клиновидный латеральный крыловидный вырез (31%), и решетчатая крыша (8%). Все эти места находятся в придаточные пазухи носа — это, вероятно, связано с предвзятостью отбора, так как это paper — это исследование, проведенное носовыми хирургами.
- Согласно Хитону и др. (2012), пациенты с утечкой спинномозговой жидкости после операции на пазухах часто имеют анатомические изменения, такие как крутой угол основания черепа и меньшая высота решетчатой пластинки по сравнению с крышей решетчатой кости.
- Синус хирургия и хирургия гипофиза являются основными источниками утечек через нос . «Маневр денди» — наклониться вперед и напрячься, чтобы убедиться, что это производит прозрачные выделения из носа, может использоваться для диагностики этих типы утечек, если они большие.
- Мозг
—
- Иногда
они являются непреднамеренными последствиями перенапряжения шунта спинномозговой жидкости (например,
Шунт VP), установленный при гипертонии спинномозговой жидкости (гидроцефалия) — см.
 Изображение
над.(Пуденц и Фольц, 1991). У некоторых из этих пациентов могут быть слишком широкие улитковые акведуки, а также ортостатические изменения слуха. (Миядзаки и др., 1997) Утечки
Изображение
над.(Пуденц и Фольц, 1991). У некоторых из этих пациентов могут быть слишком широкие улитковые акведуки, а также ортостатические изменения слуха. (Миядзаки и др., 1997) Утечки - CSF также могут
возникают в ухе из-за слабости крыши среднего уха (см. фильм ниже) или сосцевидного отростка. (это очень редко)
- Видео пульсации спинномозговой жидкости в ушной трубке (1,5 мегапикселя) (от Ричарда Вита, доктора медицины)
- CSF утечки в среднее ухо, вероятно, редки, хотя в больших количествах сообщалось (Леонетти и др., 2005).CSF просачивается в середину уха сопровождаются серозным отитом. Утечки могут быть приобретенными, врожденными или спонтанными. Возможные сайты утечки CSF включают овальные и круглые окна, подножку стремени и променторий. По недавним сообщениям Allen et al (2012), утечка
- CSF в среднее ухо связана с SCD в 15%. Нам трудно проследить причинный механизм, поскольку верхушка верхнего канала находится далеко от среднего уха.Возможно, тот же процесс, который вызывает SCD, также вызывает утечку через верхнюю часть сосцевидного отростка (см. Ниже).
- У людей с более высоким давлением спинномозговой жидкости больше утечек спинномозговой жидкости, и, кроме того, это коррелирует с более высокой распространенностью ожирения и апноэ во сне (Nelson et al, 2015; Bakhshehian et al, 2015).
- Psaltis et al (2014) отметили, что «утечки SCSF чаще всего наблюдались у тучных женщин среднего возраста афроамериканского происхождения».
- Stevens et al. Предположили, что ожирение коррелирует с более тонкой костью в основании черепа (2015)
- Stucken et al. Предположили, что ожирение связано со спонтанным энцефалоцеле височной кости и утечкой спинномозговой жидкости.(2012).
- Утечка спинномозговой жидкости может возникнуть после операции на сосцевидном отростке.
 Крыша сосцевидного пазухи прилегает к нижней стороне височной доли. Операция по «очистке» мастоидита может непреднамеренно пробить кость и позволить твердой мозговой оболочке, возможно содержащей мозговую или спинномозговую жидкость, попасть в сосцевидный синус. Пока твердая мозговая оболочка остается неповрежденной, утечки не происходит. См. Эту ссылку для изображения этой ситуации.
Крыша сосцевидного пазухи прилегает к нижней стороне височной доли. Операция по «очистке» мастоидита может непреднамеренно пробить кость и позволить твердой мозговой оболочке, возможно содержащей мозговую или спинномозговую жидкость, попасть в сосцевидный синус. Пока твердая мозговая оболочка остается неповрежденной, утечки не происходит. См. Эту ссылку для изображения этой ситуации.
- Иногда
они являются непреднамеренными последствиями перенапряжения шунта спинномозговой жидкости (например,
Шунт VP), установленный при гипертонии спинномозговой жидкости (гидроцефалия) — см.
| Выпот мозжечка, обнаруженный через 2 недели после эпидуральной анестезии шейки матки. |
Приобретенные утечки могут быть вызваны головой или позвоночником. травма, операция, инфекция или опухоль (см. выше) .
Утечки могут возникать в твердой мозговой оболочке. корневые рукава по всему позвоночнику и могут быть потенциальным механизмом ортостатическая головная боль после дорожно-транспортных происшествий (Ishikawa et al, 2007). У пациентов с синдромом Элерса-Данлоса могут развиться утечки в результате эктазии твердой мозговой оболочки. Иногда шунты, устанавливаемые для облегчения гидроцефалии, могут «перетекать», что приводит к ситуации, аналогичной утечке спинномозговой жидкости.
Инфекции: По состоянию на 2007 год было зарегистрировано только 20 случаев утечки из-за инфекции среднего уха (Manjunath, 2007).
Врожденные утечки чаще всего связаны с развитием аномальных транскраниальных путей.
Другие вещи, которые могут выглядеть как утечки
Другие условия, которые следует исключить при рассмотрении диагноза утечки спинномозговой жидкости: ортостатическая гипотензия (которая может вызывает головокружение при стоянии), позиционное головокружение из-за нарушений внутреннего уха такие как ДППГ и ортостатические тремор.При рассмотрении утечек из носа, конечно, других жидкостей, кроме ЦСЖ может вытекать из носа.
«Псевдо-CSF ринорея» может возникать как в результате повреждения клиновидно-небного ганглия (Hilinski et al, 2001).
Утечки CSF также могут быть результатом гидроцефалии высокого давления. В этой ситуации, утечки могут повторяться до тех пор, пока желудочки головного мозга не будут шунтированы (Tosun et al, 2003)
Есть много пациентов с жидкостью в среднем ухе и очень мало пациентов с ликвором в среднем ухе.
- Чтобы быть абсолютно уверенным в отсутствии утечки спинномозговой жидкости в среднее ухо у людей с жидкостью в среднем ухе, необходимо делать компьютерную томографию височной кости с высоким разрешением в каждом человек со средним отитом с выпотом. На момент написания, возможно, из-за редкости утечек CSF это почти никогда не делается. Чаще пациентам назначают лекарства, а если это не помогает, вставляют ПЭ трубку (вентиляционную трубку).
- Если отмечается непрерывный дренаж прозрачной жидкости через вентиляционную трубку (как показано выше), это наблюдение приводит к диагностика утечки ликвора из уха.Видео выше (любезно предоставлено Dr. Р. Вайт, которому была направлена эта пациентка с установленной трубкой), показывает Пульсация ликвора в вентиляционной трубке. Дренаж можно проверить на наличие бета-2 трансферрина.
Диагностическое обследование
Обследования, не требующие люмбальной пункции:
- МРТ головы (нагрубание венозного сплетения над головным мозгом, большие субарахноидальные кисты, Киари, субдуральные)
- МРТ позвоночника (проверка на жидкость, кисты)
- Компьютерная томография височной кости с высоким разрешением (если есть симптомы со стороны уха).Ищу энцефалоцеле.
- Абдоминальный фиксатор (улучшаются ли симптомы после повышения давления спинномозговой жидкости?)
Прежде чем начать обсуждение, позвольте сначала сказать, что ни один из этих техники очень полезны.
Лучшее в настоящее время включает использование МРТ для выявления побочных эффектов низкого давления спинномозговой жидкости — венозного нагрубание или смещение головного мозга вниз. Было отмечено, что никакие методы визуализации не являются особенно полезными. (Кранц и др., 2016)
Результаты МРТ головы включают диффузное усиление гадолиния менингеальной оболочки из-за нагрубания венозной системы головного мозга (Mokri et al, 1997, см. стр. об усилении твердой мозговой оболочки), визуализация свидетельств опускания головного мозга, напоминающего аномалию Киари (Paynor, 1994), скопление субдуральной жидкости, уменьшение размера желудочков и выступающей твердой мозговой оболочки пазухи.
МРТ позвоночника может показать экстраарахноидальную жидкость, дивертикулы менингеальных сосудов, менингеальное усиление или нагрубание эпидурального венозного сплетения (Миядзава и др., 2003; Медина и др., 2010; Старлинг и др., 2013; Бонетто и др., 2011).
Заражение эпидуральное венозное сплетение аналогично результатам менингеального усиления на МРТ головного мозга. Набухание может быть пропущено, если рентгенолог покажет МРТ. незнаком с этим синдромом. Сбор экстрадуральной жидкости были зарегистрированы более чем у 85% пациентов в нескольких исследованиях. коллекции лучше всего визуализировались на аксиальном Т2, обычно расположен эпидурально и обычно распространяется на 5 или более позвоночных сегменты.Хотя этот вывод предполагает, что утечка CSF возможна, он не определяет место утечки. Он не заменяет миелографию. На изображении выше показан эпидуральный сбор за пределами мозжечка.
Bonetto et al (2011) предположили, что анализ изображений после обработки с вычитанием T1 из T2-взвешенной МРТ позвоночника было высоко успешно для выявления эпидуральной утечки, вызывающей спонтанные внутричерепная гипотензия. У всех пациентов Бонетто также была менингеальная усиление, и у большинства был желудочковый коллапс.
Другими словами, эти были тяжелые случаи.
Реакция на абдоминальные связки используется как в качестве лечения, так и в качестве диагностического маневра. (Schievink, 2008). Кажется вероятным, что компрессионная одежда, такая как «компрессионная одежда Zoot», будет работать еще лучше.
| Знак C1-C2 из J Neurol Neurosurg Psychiatry 2003; 74: 821-822 | Гигрома позвоночника обнаружена у пациента с ортостатическими головными болями. |
Знак C1-C2 — это очаг жидкости между остистыми процессы C1 и C2 (изображение слева вверху). Согласно Медина и др., C1-C2 уровень может быть предрасположен к жидкости из-за подвижности, отсутствия эпидурального жира и дряблость соединительной ткани на этом уровне.
Гигромы спинномозговой жидкости (см. Изображение вверху справа), представляют собой аналогичные скопления жидкости. Когда они обнаруживаются при ортостатических головных болях, они являются хорошей причиной для продолжения диагностики утечек спинномозговой жидкости.
Самопроизвольные утечки в среднее ухо обычно диагностирован с помощью компьютерной томографии высокого разрешения. Это может выявить дискретные тегмены. дефекты, множественные точечные свищи или комбинация этих признаков. Бой 6% населения имеют некоторую степень костного дефекта . У большинства пациентов наблюдается ипсилатеральная кондуктивная или смешанная потеря слуха, проводящий компонент, вызванный спинномозговой жидкостью в среднем ухе. Это может быть восстановлен с помощью краниотомии средней ямки (Леонетти и др., 2005).Другие тесты, не требующие люмбальной пункции, которые не получили широкого распространения
Сообщалось, что допплер или МРТ верхняя офтальмологическая вена может выявить аномалии у людей с низкое давление спинномозговой жидкости (Chen et al.1999; Chen et al.
, 2003). Доплер может показывают повышенную скорость потока. Может быть трудно найти сонографиста с опытом в этом методе. Мы не пробовали использовать этот метод в Чикаго — и это тоже вряд ли сработает в любом случае.
МРТ может обнаруживаться коллапс верхней глазной вены (Chen et al., 2003). Радиологи обычно не измеряют диаметр верхней офтальмологической вены, и если эта методика запланирована, представляется целесообразным либо найдите опытного радиолога, либо получите опыт через серию МРТ у нормальных людей.У нас не было успех в этой технике на сегодняшний день, но это может быть просто потому, что мы не видели подходящего пациента.
Утечки спинномозговой жидкости из носа или наружного уха можно определить по анализ жидкости с помощью химического теста, называемого анализом бета-следов белка (Бахман и др., 2002; Вернеке и др., 2004). Этот тест кажется разумным при наличии значительного дренажа. Если результат положительный, нет необходимости переходить к более чувствительному анализу (например, введению контрастного вещества или радиоактивного материала с помощью люмбальной пункции)
Обследования, требующие люмбальной пункции:
- Проверка давления спинномозговой жидкости
- Радиоизотопная цистернография (раннее появление индикатора в почки или мочевой пузырь, паратекальная активность, медленный подъем индикатора, недостаточная активность над полушариями в сутки)
- КТ или МР-миелография (краситель экстра-CSF)
- Инъекция флуоресцеина в спинномозговую жидкость.
Давление открытия на LP
У взрослых давление открытия спинномозговой жидкости обычно считается нормальным в диапазоне от 10 до 20 см 30 мин (Wright et al, 2012). Некоторые авторы предполагают, что более широкий диапазон от 6 до 25 находится в пределах 95% доверительного интервала (Lee and Leuck, 2014). У нормальных детей значения могут быть еще выше (28). Давление менее 60 мм (6 см) указывает на утечку спинномозговой жидкости.
Некоторые практикующие врачи используют провокационный тест, при котором вводится искусственная спинномозговая жидкость, оцениваются симптомы, а затем отменяются.
Радиоактивные этикетки
Использование радиоактивного материала в спинномозговой жидкости логично, поскольку оно может быть обнаружено с чрезвычайно высокой чувствительностью, а также отсутствует естественный источник радиоактивных выделений. Радиоактивные этикеточные материалы могут включать технеций или индий 111. Индий агент, который специфически прикрепляется к белкам спинномозговой жидкости. Главный недостаток радиоактивная визуализация — это высокая стоимость и возможность получения ложноположительных результатов. Это исследование требует инъекции материала в позвоночный канал, процесс, который может сам по себе вызвать утечку CSF.Радиоизотопная цистернография обычно показывает уменьшение или отсутствие активности над выпуклостями головного мозга и раннего накопления радиоизотопа в мочевом пузыре.
Радиологические исследования также полезны —
Цистернография с контрастированием при КТ после метризамида впрыск считается наиболее полезным во время утечки. Это может быть непрактично однако, если неизвестен уровень утечки и он также может ошибочно определить местонахождение (Lue and Manolidis 2004).КТ также требует облучения.
КТ височной кости может быть полезна для выявления дефектов в основании черепа, например, из-за высокого давления спинномозговой жидкости или паутинных грануляций.
МРТможет также показать большие паутинные грануляции (которые могут разрушить основание черепа), пустое турецкое седло (коррелированное с высоким давлением спинномозговой жидкости), опущение мозжечка (из-за низкого давления спинномозговой жидкости из-за утечки) и, конечно, другие потенциальные источники головной боли.
МРТ-миелография
МРТ с гадолинием, документирующая место утечки спинномозговой жидкости (стрелка). |
Новый тест, введение небольшого количества гадолиниевого контраста в определение спинномозговой жидкости с последующей МРТ очень многообещающе (Jinkins et al. др., 2002). Гадолиний не так токсичен, как контрастный краситель для КТ, а также в то время как КТ-контраст можно спутать с костными структурами, гадолиний — это нелегко спутать с другими частями тела. Конечно, МРТ может сканировать весь нейроаксис, если место утечки неясно (но за большие деньги).В нашей практике в Чикаго мы получаем этот тест, используя объект в Мортон-Гроув, штат Иллинойс (пригород Чикаго). МРТ иногда повторяют через 1 и 2 дня после инъекции, ищем периодические утечки.
Старые методы, не рекомендуемые в настоящее время
Хотя не рекомендуется в качестве диагностического теста, на поясничная пункция, примерно у половины пациентов, открытие спинномозговой жидкости давление 40 мм или меньше. Однако, если это будет найдено, все равно понадобится найти место утечки.Другая половина пациентов может иметь нормальный Давление спинномозговой жидкости, поэтому люмбальная пункция не на 100% надежна для диагностики низкого Давление спинномозговой жидкости. Конечно, существует некоторая опасность утечки, поскольку se, с люмбальной пункцией, и риски / преимущества должны быть тщательно обдуманный. У небольшого количества пациентов с утечкой спинномозговой жидкости давление в спинномозговой жидкости может быть нормальным, хотя у пациентов по-прежнему наблюдаются симптомы и отклонения от нормы. Результаты МРТ. Возможно, это указывает на нестабильную ситуацию. Спинной анализ жидкости может показать незначительный плеоцитоз 5 или более клеток и умеренное и переменное увеличение белка (Mokri et al, 1997).
Раньше считалось, что спинномозговую жидкость можно отличить от других жидкостей. по содержанию глюкозы. Тестирование капающей из носа жидкости на глюкозу больше не считается полезным.
Тест на бета-трансферрин может помочь определить если это CSF или что-то еще. Хотя это несложно реализовать, этот метод не имел особого успеха. Другие сообщают об успехе, а также о том, что пациентов можно отправлять домой с пробиркой для сбора дренажа.
А Более надежный метод обнаружения утечки спинномозговой жидкости, чем сбор дренажа, — это введение радиоактивной метки или флуоресцентного красителя в спинномозговую жидкость и тест на этикетку или краситель в жидкости.Носовой Залог можно оставлять в носу на длительное время, что позволяет обнаружение перемежающейся ринореи. 0,5 мл 5% разбавленного флуоресцеина в 9,5 см3 CSF (согласно Hilinski et al, 2001). Меньше количества используются у детей. (Лю и Манолидис, 2004 г.). Полезно для сравнения используйте контрольные вкладыши под верхней губой. тест анализируется в ультрафиолетовом свете. Ни о каких осложнениях не сообщали Монтгомери сделал более 200 инъекций флуоресцеина.Сет и др. (2010) использовали эту технику во время операции. Однако некоторые авторы сообщения о судорогах от флуоресцеина могут произойти. По этой причине этот метод не рекомендуется.
| Механизм через которые утечки спинномозговой жидкости вызывают изменения слуха через эндолимфатические водянка (Michel, Brusis, 1992). Эта диаграмма показывает общую идею но это неточно, так как есть другие пути оттока спинномозговой жидкости, чем улитковый акведук. | Michel and Brusis, 1992. Иллюстрация аудиограммы с низкой потерей слуха после миелограммы. 1,2,3 с разницей примерно в 1 месяц. |
Аудиометрия (проверка слуха) иногда зависит от утечки спинномозговой жидкости. (Киликан и Гуркан, 2003; Мишель и Брусис 1992; Уолстед, Саломон и др. 1991; Уолстед, Саломон и др. 1991; Уолстед, Саломон и др.
1993; Уолстед, Salomon et al. 1993; Уолстед, Нильсен и др. 1994; Уолстед, Нильссон и др. al.1996; Уолстед, Саломон и др. 1996; Walsted 1998; Уолстед 2000). Картина потери слуха может очень напоминать болезнь Меньера и проявлять нейросенсорную картину низкого тона.
Хотя логично, что слух у людей с утечкой спинномозговой жидкости должен улучшаться в положении лежа на спине, поскольку давление в черепном отделе повышается, это мало изучен. Можно также подумать, что тесты, которые коррелируют со слухом, такие как OAE, тоже могут быть постуральными. Сообщалось, что это происходит у таких пациентов (например,грамм. Миядзаки и др., 1997. К сожалению, смешивающая проблема как при постуральном слухе, так и при тестировании ОАЭ заключается в том, что давление в среднем ухе может меняться в зависимости от осанки.
Лечение утечек спинномозговой жидкости
- Наблюдать / ждать (т.е. постельный режим, гидратация) — обычно это первое лечение после ятрогенной утечки спинномозговой жидкости.
- Бинды для брюшной полости
- Эпидуральная повязка кровью (на уровне предыдущей люмбальной пункции, вызвавшей утечку, либо на уровне L2-3 или L3-4
- «Фибриновый клей» на уровне позвоночника, где есть подозрение на утечку.
- Операция (при утечке в черепе)
Лечение утечки спинномозговой жидкости может включать постельный режим, гидратацию и стероиды. Бинды для живота могут быть полезны. (Щевяк, 2008). Эпидуральный пластырь с кровью, а также инъекция фибринового клея используется у пациентов с утечками через спинной мозг, у которых неэффективны неинвазивные меры. Пятна крови обычно считаются безопасными, но случайные сообщения о повышенном давлении спинномозговой жидкости сообщалось о стойких скоплениях эпидуральной жидкости.
У подавляющего большинства пациентов наблюдается утечка на уровне позвоночника, хотя они обычно выше уровня поясницы (Mokri, 1997).
Хирургический ремонт может проводиться у пациентов, у которых не получилось заплатить кровью, если место утечки было идентифицированы.
Утечки у людей с жидкостью в ушах. Здесь утечка не может быть в позвоночнике, а пятна крови нерациональны.
- Теоретически вентиляционная трубка не следует помещать в ухо при утечке спинномозговой жидкости, так как это может вызвать путь проникновения инфекции в мозг. Практически, однако, средний ухо не стерильно — и оно сообщается с носом через евстахиева труба.Rao и Redleaf (2014) сообщили о менингите у 22 пациентов, которые отказались от операции по поводу отореи CSF. Из этого отчета кажется, что риск составляет около 5% при открытой барабанной перепонке.
- Хирургическое лечение используется у пациентов с утечками в черепе и с синдромом Trephine.
- Утечки в основании черепа обычно устраняются снизу. Это нам обычно через среднюю ямку. Другие варианты включают через сосцевидный отросток. Небольшие участки, включая нервную ткань, могут быть ампутированы, хрящ или кость из других источников могут быть использованы для восстановления, а тонкие участки кости могут быть покрыты костным цементом.Уменьшаются или краниализуются большие участки грыжи головного мозга.
- Примерно через 3 месяца после операции рекомендуется еще одна спинномозговая пункция для проверки низкого давления спинномозговой жидкости.
ССЫЛКА:
- Аллен К.П., Перес К.Л., Исааксон Б., Роланд П.С., Дуонг ТТ, Куц Дж.В. Верхнее расхождение полукружных каналов у пациентов со спонтанной отореей спинномозговой жидкости. Otolaryngol Head Neck Surg. 2012 декабрь; 147 (6): 1120-4. DOI: 10.1177 / 0194599812457545. Epub 2012 11 августа.
- Бахман и другие. Заболеваемость скрытым свищом спинномозговой жидкости во время хирургия околоносовых пазух. Арка Отол ГНС, 2002, 128, 1299-302
- Бахшешян Дж. И др. (2015). «Связь между обструктивным апноэ во сне и спонтанной утечкой спинномозговой жидкости: систематический обзор и метаанализ».
 JAMA Otolaryngol Head Neck Surg 141 (8): 733-738.
JAMA Otolaryngol Head Neck Surg 141 (8): 733-738. - Bonetto N и другие. МРТ спинального вычитания для диагностики эпидуральной утечки в SIH. Неврология 2011; 77; 1873–1876
- Chen CC, Luo CL, Wang SJ, Chern CM, Fuh JL, Lin SH и Hu HH (1999).»Цвет допплерография для диагностики внутричерепной гипотензии. «Lancet 354 (9181): 826-9.
- Chen WT, Fuh JL, Lirng JF, Lu SR, Wu ZA и Wang SJ (2003). «Рухнула верхняя офтальмологические вены у пациентов со спонтанной внутричерепной гипотензией ». Неврология. 61 (9): 1265-7.
- Косар А., Йетисер С., Сизлан А., Янаратес О, Йилдирим А. Нарушение слуха, связанное со спинальной анестезией. Акта Отоларингол 2004; 124: 1159-1164
- Хитон СМ, Гольдберг А.Н., Плетчер С.Д., Гластонбери СМ.Анатомия носовых пазух, связанная с непреднамеренной утечкой спинномозговой жидкости во время функциональной эндоскопической хирургии носовых пазух. Ларингоскоп. 2012 июл; 122 (7): 1446-9. DOI: 10.1002 / lary.23305. Epub 2012 8 мая.
- Хилински Дж. М., Ким Т., Харрис Дж. П. Посттравматическая псевдоцереброспинальная жидкость ринорея. Отол Нейротол 22: 701-05, 2001
- Hong M, Shah GV, Adams KM et al. спонтанная внутричерепная гипотензия, вызывающая обратимая лобно-височная деменция. Неврология 2002: 58: 1285-87
- Исикава С., Ёкояма М., Мидзобути С., Хашимото Х., Морияма Е., Морита К.Эпидуральная анестезия терапия кровяными пластырями при хроническом заболевании, связанном с хлыстовой травмой. Анестезия и обезболивание 2007; 105: 809–814.
- Джинкинс Младший, М Рудван, доктор медицины, Г. Крумина и Э. Тали. Интратекальный МРТ с усилением гадолиния Цистернография в оценке клинически подозреваемого цереброспинального Жидкая ринорея у людей: ранний опыт. Радиология 2002; 222: 555-559.
- Johkura, K., Y. Matsushita, et al. (2000). «Преходящая потеря слуха после
случайная пункция твердой мозговой оболочки при эпидуральной блокаде ».
 Eur J Neurol 7 (1): 125-6.
Eur J Neurol 7 (1): 125-6. - Kilickan, L., Y. Gurkan, et al. (2003). «Эффект комбинированной спинально-эпидуральной анестезии». (CSE) анестезия и размер спинномозговой иглы при послеоперационной потере слуха после планового кесарева сечения ». Clin Otolaryngol 28 (3): 267-72.
- Kranz, P. G., et al. (2016). «Визуализирующие признаки спонтанной внутричерепной гипотензии: распространенность и связь с давлением спинномозговой жидкости». AJNR Am J Neuroradiol 37 (7): 1374-1378.
- Leonetti JP и другие. Спонтанная транстемпоральная утечка спинномозговой жидкости: исследование 51 случая.ЛОР J. 84:11, 700-706, 2005,
- Ли, С. К. и К. Дж. Люк (2014). «Давление спинномозговой жидкости у взрослых». Дж. Нейроофтальмол 34 (3): 278-283.
- Лип Хундерфунд, А. Н. и Б. Мокри (2008). «Ортостатическая головная боль без утечки ликвора». Неврология 71 (23): 1902-6.
- Люэ, А. Дж. И С. Манолидис (2004). «Интратекальный флуоресцеин для локализации подтекание спинномозговой жидкости при двусторонней дисплазии Мондини ». Нейротол 25 (1): 50-2.
- Lybecker, H.и Т. Андерсен (1995). «Повторяющаяся потеря слуха после пункция твердой мозговой оболочки, обработанная аутологичным эпидуральным пластырем с кровью. «Acta Anaesthesiol» Сканд 39 (7): 987-9.
- Manjunath B. Оторея спинномозговой жидкости при осложненном гнойном среднем отите. ENT Jnl. 86: 4, 223-225, 2007
- Medina JH, Abrams K, Falcone S, Bhatia RG. Данные спинного изображения при спонтанной внутричерепной гипотензии. AJR: 195,2010, 459-464
- Миядзава К. и другие. Гиповолемия спинномозговой жидкости в сравнении с внутричерепной гипотензией при спонтанном синдром внутричерепной гипотензии ».Неврология 2003: 60: 941-947
- Miyazaki, Y., et al. (1997). «[Случай потери слуха, вызванный чрезмерным дренажом спинномозговой жидкости после процедуры вентрикуло-перитонеального шунтирования]».
 Но Синкей Гека 25 (4): 367-371.
Но Синкей Гека 25 (4): 367-371. - Мишель, О. и Т. Брусис (1992). «Потеря слуха как следствие люмбальной пункции». Ann Otol Rhinol Laryngol 101 (5): 390-4.
- Mokri B, Piepgras DG, Miller GM. Синдром ортостатических и диффузных головных болей. пахименингеальное усиление гадолиния.Mayo Clin Proc 1997: 72: 400-413
- Mokri B, Atkinson JLD. Ложная опухоль гипофиза в утечках спинномозговой жидкости. Неврология 2000: 66: 573-575
- Mokri B, Posner JB. Спонтанная внутричерепная гипотензия. Расширение клинический и визуальный спектр утечек спинномозговой жидкости. Неврология 2000: 55: 1771-1772
- Монтгомери WW. ремонт дюралюминиевых дефектов. В хирургии верхних дыхательных путей система, 2-е изд., Том 1, Филадельфия: Леа и Фебигер, 1979,
- Nelson, R.F., et al. (2015).«Рост числа спонтанных утечек спинномозговой жидкости в США и связь с ожирением и синдромом обструктивного апноэ во сне». Отол Нейротол 36 (3): 476-480.
- Oncel, г. С., Л. Хасегели и др. (1992). «Эффект эпидуральной анестезии и размер спинномозговой иглы при послеоперационной потере слуха ». J Laryngol Otol 106 (9): 783-7.
- Payner Т.Д., Пренгер Э., Бергер Т.С., Крон КР. Приобретенные пороки Киари: заболеваемость, диагностика и лечение.Нейрохирургия 1994; 34: 429-434; обсуждение 434.
- Pleasure Sj и другие. Спонтанная внутричерепная гипотензия, приводящая к ступор, вызванный диэнцефальным сдавлением. Неврология 1998: 50: 1854-57
- Psaltis, A.J., et al. (2014). «Различия в толщине основания черепа у пациентов со спонтанной утечкой спинномозговой жидкости». Am J Rhinol Allergy 28 (1): e73-79.
- Пуденц, Р. Х. и Э. Л. Фольц (1991). «Гидроцефалия: чрезмерное дренирование желудочковые шунты. Обзор и рекомендации.«Surg Neurol 35 (3): 200-212.
- Рао, Н. и М. Редлиф (2016). «Спонтанная оторея спинномозговой жидкости в средней черепной ямке у взрослых».
 Ларингоскоп 126 (2): 464-468.
Ларингоскоп 126 (2): 464-468. - Шиевинк, В. И. (2008). «Спонтанная утечка спинномозговой жидкости». Цефалгия 28 (12): 1345-1356.
- Schievink, W. I., et al. (2016). «Система классификации спонтанных утечек спинномозговой жидкости». Неврология 87 (7): 673-679.
- Seth R, Rajasekaran K, Luong A, Benninger MS, Батра PS.Спонтанные утечки спинномозговой жидкости: факторы, позволяющие прогнозировать дополнительные вмешательства. Ларингоскоп 120: 2141–2146,2010
- Sin AH, Калдито Дж., Смит Д., Рашиди М., Уиллис Б., Нанда А. Прогностические факторы для разрыва твердой мозговой оболочки и утечки спинномозговой жидкости у пациентов, проходящих поясничная хирургия. Журнал Neurosurg Spine 2006; 5: 224-227.
- Stevens, S.M., et al. (2015). «Новый алгоритм рентгенографических измерений, демонстрирующий связь между ожирением и ослаблением бокового основания черепа». Отоларингол, хирургия головы и шеи 152 (1): 172-179.
- Starling A и другие. Чувствительность МРТ позвоночника по сравнению с КТ миелографией при ортостатической головной боли с утечкой спинномозговой жидкости. Неврология 2013: 81: 1789-1792
- Stiver, S. I., M. Wintermark, et al. (2008). «Моторный трепановый синдром: механистическая гипотеза». Acta Neurochir Suppl 102: 273-277.
- Stucken, E.Z., et al. (2012). «Роль ожирения в спонтанном энцефалоцеле височной кости и утечке спинномозговой жидкости». Отол Нейротол 33 (8): 1412-1417.
- Tosun F, Carrau RL, Snyderman CH, Kassam A, Celin S, Schaitkin B.Эндоназальный эндоскопическое лечение утечки спинномозговой жидкости из клиновидной пазухи. Арка Отоларингол Хирургия головы и шеи 2003 Май; 129 (5): 576-80
- Vishteh AG, Schievink WI, Baskin JJ и Sonntag VK (1998). «Шейная кость шпора со спонтанной внутричерепной гипотензией. Отчет о случае. «J Нейрохирург 89 (3): 483-4.
- Уолстед А. (1998). «Влияние потери спинномозговой жидкости на слуховую систему.
 Клинические и экспериментальные исследования». Дэн Мед Булл 45 (3): 268-81.
Клинические и экспериментальные исследования». Дэн Мед Булл 45 (3): 268-81. - Уолстед А. (2000). «Влияние потери спинномозговой жидкости на слух». Acta Otolaryngol Suppl 543 : 95-8.
- Уолстед А., Нильсен О.А. и др. (1994). «Потеря слуха после нейрохирургия. Влияние низкого давления спинномозговой жидкости ». J Laryngol Otol 108 (8): 637-41.
- Walsted, A., P. Nilsson, et al. (1996). «Потеря спинномозговой жидкости и пороговые изменения. 2. Электрокохлеографические изменения соединения. потенциал действия после аспирации CSF: экспериментальное исследование.» Audiol Neurootol 1 (5): 256-64.
- Walsted, A., G. Salomon, et al. (1991). «Низкочастотная потеря слуха после спинальной анестезии. Перилимфатическая гипотония?» Scand Audiol 20 (4): 211-5.
- Walsted, A., G. Salomon, et al. (1993). «[Потеря слуха после спинальной анестезии. Аудиологическое контролируемое исследование]». Ugeskr Laeger 155 (38): 3009-11.
- Walsted, A., G. Salomon, et al. (1991).«Снижение слуха после потери спинномозговой жидкости. Новая модель водянки?» Acta Otolaryngol 111 (3): 468-76.
- Walsted, A., G. Salomon, et al. (1996). «Потеря спинномозговой жидкости и пороговые изменения. 1. Потеря слуха на контралатеральное ухо после операция по поводу акустической невриномы: анализ заболеваемости, время курс, частотный диапазон, размер и патофизиологические соображения ». Audiol Neurootol 1 (5): 247-55.
- Уолстед, А., Г. Саломон и др. (1993). «[Обратимая потеря слуха при контралатеральное ухо после операции акустической невриномы] ». Ugeskr Laeger 155 (38): 3012-5.
- Warnecke A и другие. Диагностическая значимость трансферина бета-2 для обнаружения
свищей спинномозговой жидкости.


 После этого нужно склониться над емкостью и дышать паром около 10 минут по 2 раза в день.
После этого нужно склониться над емкостью и дышать паром около 10 минут по 2 раза в день.
 Если мы рассмотрим, какие симптомы наиболее специфичны, это, очевидно, №3. Связанные с этим симптомы являются общими человеческими жалобами — например, тяжелый шум в ушах одобряют 6% населения, а мигренозные головные боли, которые обычно включают светобоязнь и тошноту, затрагивают примерно 15% всего населения. Что касается № 3, по нашим наблюдениям, МРТ головного мозга, показывающая косвенные признаки давления спинномозговой жидкости (т.е. усиление твердой мозговой оболочки), встречается редко.
Если мы рассмотрим, какие симптомы наиболее специфичны, это, очевидно, №3. Связанные с этим симптомы являются общими человеческими жалобами — например, тяжелый шум в ушах одобряют 6% населения, а мигренозные головные боли, которые обычно включают светобоязнь и тошноту, затрагивают примерно 15% всего населения. Что касается № 3, по нашим наблюдениям, МРТ головного мозга, показывающая косвенные признаки давления спинномозговой жидкости (т.е. усиление твердой мозговой оболочки), встречается редко. изображение ниже) или кистах прозрачной перегородки.
изображение ниже) или кистах прозрачной перегородки. позвоночник и шейно-грудной переход.
позвоночник и шейно-грудной переход. Они предложили следующие категории:
Они предложили следующие категории: Изображение
над.(Пуденц и Фольц, 1991). У некоторых из этих пациентов могут быть слишком широкие улитковые акведуки, а также ортостатические изменения слуха. (Миядзаки и др., 1997)
Изображение
над.(Пуденц и Фольц, 1991). У некоторых из этих пациентов могут быть слишком широкие улитковые акведуки, а также ортостатические изменения слуха. (Миядзаки и др., 1997) Крыша сосцевидного пазухи прилегает к нижней стороне височной доли. Операция по «очистке» мастоидита может непреднамеренно пробить кость и позволить твердой мозговой оболочке, возможно содержащей мозговую или спинномозговую жидкость, попасть в сосцевидный синус. Пока твердая мозговая оболочка остается неповрежденной, утечки не происходит. См. Эту ссылку для изображения этой ситуации.
Крыша сосцевидного пазухи прилегает к нижней стороне височной доли. Операция по «очистке» мастоидита может непреднамеренно пробить кость и позволить твердой мозговой оболочке, возможно содержащей мозговую или спинномозговую жидкость, попасть в сосцевидный синус. Пока твердая мозговая оболочка остается неповрежденной, утечки не происходит. См. Эту ссылку для изображения этой ситуации. «Псевдо-CSF ринорея» может возникать как
в результате повреждения клиновидно-небного ганглия (Hilinski et al, 2001).
«Псевдо-CSF ринорея» может возникать как
в результате повреждения клиновидно-небного ганглия (Hilinski et al, 2001).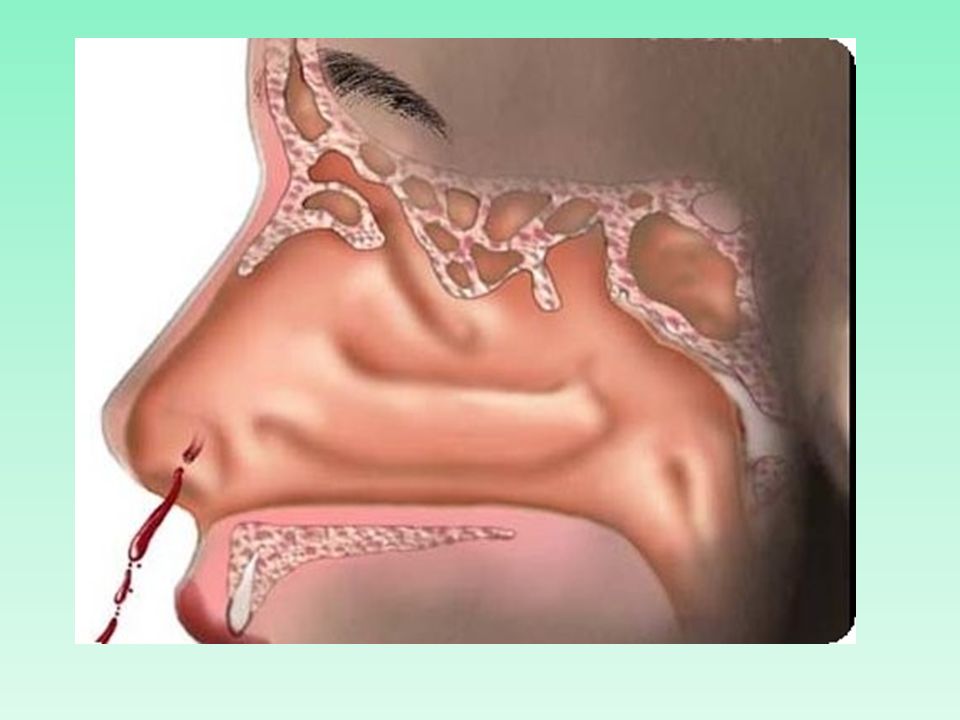 Лучшее в настоящее время включает
использование МРТ для выявления побочных эффектов низкого давления спинномозговой жидкости — венозного
нагрубание или смещение головного мозга вниз. Было отмечено, что никакие методы визуализации не являются особенно полезными. (Кранц и др., 2016)
Лучшее в настоящее время включает
использование МРТ для выявления побочных эффектов низкого давления спинномозговой жидкости — венозного
нагрубание или смещение головного мозга вниз. Было отмечено, что никакие методы визуализации не являются особенно полезными. (Кранц и др., 2016) Другими словами, эти
были тяжелые случаи.
Другими словами, эти
были тяжелые случаи. , 2003). Доплер может
показывают повышенную скорость потока. Может быть трудно найти сонографиста
с опытом в этом методе. Мы не пробовали использовать этот метод в
Чикаго — и это тоже вряд ли сработает в любом случае.
, 2003). Доплер может
показывают повышенную скорость потока. Может быть трудно найти сонографиста
с опытом в этом методе. Мы не пробовали использовать этот метод в
Чикаго — и это тоже вряд ли сработает в любом случае.
 Изображение из Jinkins et al, 2002.
Изображение из Jinkins et al, 2002. Тест на бета-трансферрин может помочь определить
если это CSF или что-то еще. Хотя это несложно реализовать, этот метод не имел особого успеха. Другие сообщают об успехе, а также о том, что пациентов можно отправлять домой с пробиркой для сбора дренажа.
Тест на бета-трансферрин может помочь определить
если это CSF или что-то еще. Хотя это несложно реализовать, этот метод не имел особого успеха. Другие сообщают об успехе, а также о том, что пациентов можно отправлять домой с пробиркой для сбора дренажа.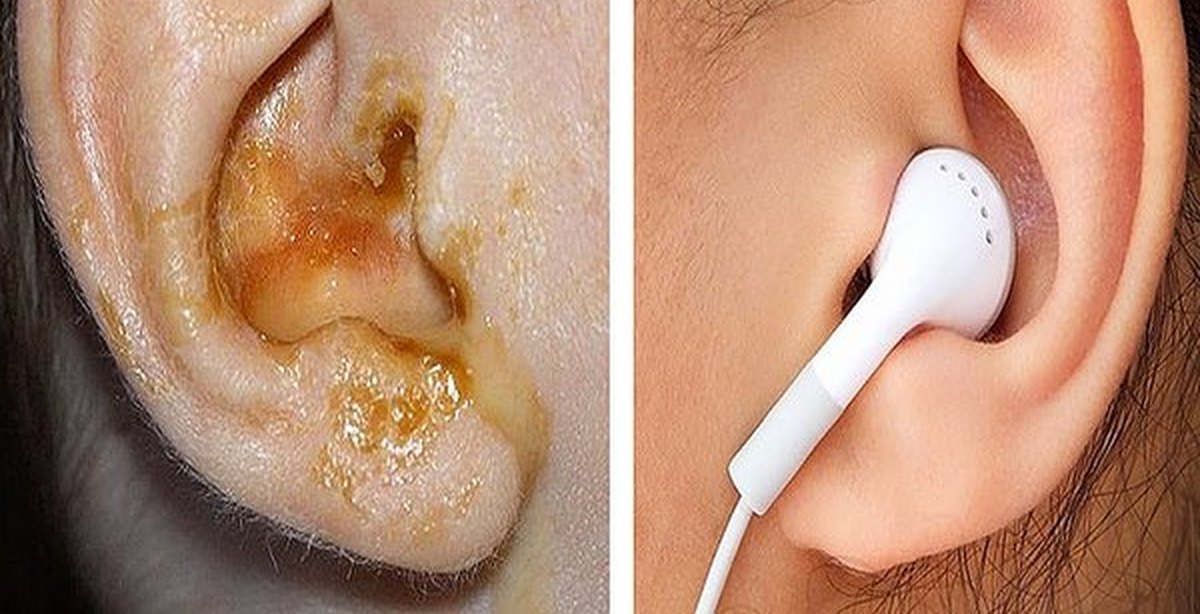 1993; Уолстед,
Salomon et al. 1993; Уолстед, Нильсен и др. 1994; Уолстед, Нильссон и др.
al.1996; Уолстед, Саломон и др. 1996; Walsted 1998; Уолстед 2000).
Картина потери слуха может очень напоминать болезнь Меньера и проявлять нейросенсорную картину низкого тона.
1993; Уолстед,
Salomon et al. 1993; Уолстед, Нильсен и др. 1994; Уолстед, Нильссон и др.
al.1996; Уолстед, Саломон и др. 1996; Walsted 1998; Уолстед 2000).
Картина потери слуха может очень напоминать болезнь Меньера и проявлять нейросенсорную картину низкого тона. Хирургический ремонт может
проводиться у пациентов, у которых не получилось заплатить кровью, если место утечки было
идентифицированы.
Хирургический ремонт может
проводиться у пациентов, у которых не получилось заплатить кровью, если место утечки было
идентифицированы. Eur J Neurol 7 (1): 125-6.
Eur J Neurol 7 (1): 125-6. Но Синкей Гека 25 (4): 367-371.
Но Синкей Гека 25 (4): 367-371.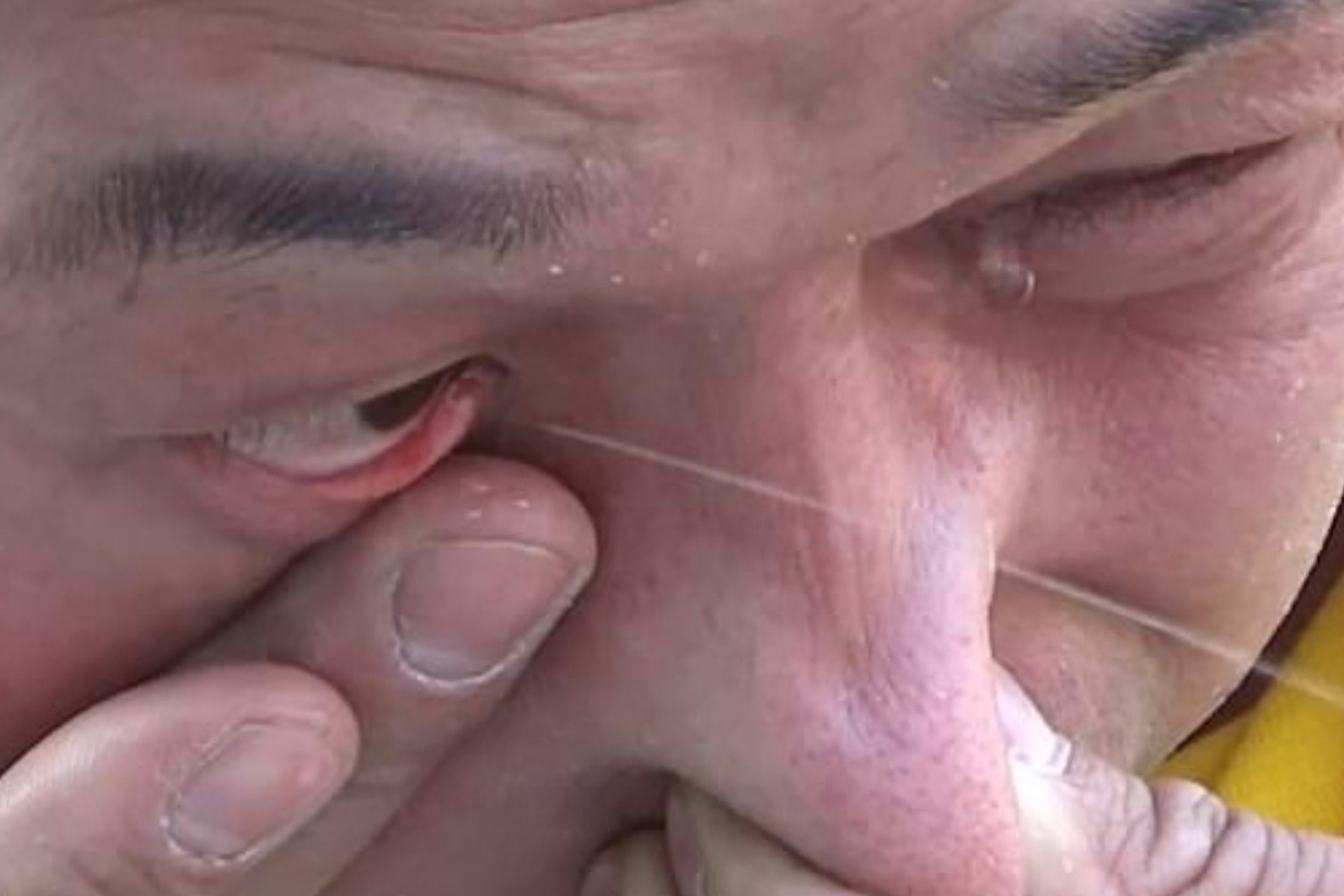 Ларингоскоп 126 (2): 464-468.
Ларингоскоп 126 (2): 464-468. Клинические и экспериментальные исследования». Дэн Мед Булл 45 (3): 268-81.
Клинические и экспериментальные исследования». Дэн Мед Булл 45 (3): 268-81.