Фарингит при беременности: симптомы, методы лечения и последствия
Во время беременности малейшее заболевание может повлечь за собой неприятности и различного рода осложнения. Это обусловлено тем, что лечение медикаментами женщинам в этот период противопоказано, так как лекарства могут навредить малышу.
Фарингит не является исключением. Это достаточно серьёзное заболевание, которое вызывает воспаление слизистой оболочки глотки. Практически всегда недуг требует лечения медикаментами, в частности антибиотиками. Поэтому у женщин возникает вопрос о том, как нужно лечить фарингит при беременности, не причиняя вреда будущему малышу.
Причины заболевания
Фарингит – это процесс воспаления, который происходит на задней стенке гортани. Практически всегда он сопровождается болью при глотании, першением и насморком, возможно и повышение температуры. Причины заболевания могут быть следующими:
- Употребление очень холодных напитков.
- Не до конца пролеченное ОРВИ.

- Кариес.
- Сопутствующие заболевания ЛОР-органов.
- Долгое нахождение возле кондиционера или вентилятора.
- Курение во время беременности (активное или пассивное).
Также фарингит могут спровоцировать вирусы гриппа, герпеса, риновируса. При быстром и активном размножении грибков или инфекции, фарингит может перейти в острую или хроническую форму.
Признаки заболевания
Симптомы фарингита проявляются достаточно быстро. Заболевание может иметь острую или хроническую форму. Во время беременности острая форма появляется из-за неблагоприятного воздействия на слизистую оболочку гортани. Обострение хронического фарингита при беременности происходит по причине длительного раздражения гортанных слизистых оболочек. Также он может развиться ввиду некорректного лечения заболевания в острой форме. Его признаки следующие:

Если фарингит при беременности имеет хроническую стадию, то возможно появление сухого кашля без повышения температуры.
Последствия
Если женщина не лечит заболевание, то фарингит при беременности может повлечь очень серьёзные последствия. Это обусловлено тем, что источник болезни – вирус или инфекция, которые несут угрозу как внутриутробному развитию малыша, так и самой беременной. В первом триместре иммунная система женщины очень слаба. Поэтому организм подвергается серьёзному испытанию, когда происходит заражение вирусом или инфекцией. Фарингит в этот период может спровоцировать угрозу выкидыша. Во втором и третьем триместре могут возникнуть такие осложнения, как гипоксия плода и угроза преждевременных родов.
Плацента очень надёжно защищает плод, поэтому серьёзных отклонений в развитии опасаться не стоит.
Щадящее лечение
При инфекционных заболеваниях обычно врачи назначают курс антибиотиков. Поэтому много вопросов вызывает терапия такого заболевания, как фарингит при беременности. Как лечить? Ведь антибиотики могут отрицательно сказаться на здоровье мамы и будущего малыша.
Во-первых, следует полностью довериться врачу. Обычно фарингит при беременности требует соблюдения следующих пунктов:
- Постельный режим и отдых.
- Постоянное проветривание помещения.

- Нельзя употреблять в пищу продукты, которые могут раздражать слизистую гортани (газированные напитки, слишком горячую или холодную еду, приправы и специи, алкоголь).
- Необходимо много пить тёплой жидкости.
- Рекомендуют на шею накладывать тёплые компрессы.
- Нельзя парить ноги.
- Следует полоскать горло солевым раствором.
- Можно для сопутствующего лечения использовать леденцы или пастилки: «Фарингосепт», «Стрепсилс», «Себидин». Одновременно нельзя употреблять «Фалиминт», «Септолете».
Данное лечение очень хорошо подходит для устранения симптомов хронического фарингита, первые четыре пункта одновременно являются и его профилактикой.
Лечение антибиотиками
Вышеперечисленными методами можно лечить хронический фарингит при беременности. Как лечить недуг, вызванный бактериальной инфекцией? В данном случае лечение прописать может только врач. Это может быть приём антисептических и антибактериальных лекарств местного действия.
Лечение в домашних условиях
Народные рецепты следует использовать только после консультации врача. Некоторые домашние средства далеко не безобидны, они могут спровоцировать кровотечение у беременных, которое грозит прерыванием беременности.
Лечение фарингита народными средствами у взрослых предполагает использование:
Если беременная женщина вовремя начнёт лечение такого опасного заболевания, как фарингит, она сможет обезопасить себя и малыша от серьёзных последствий и осложнений.
Профилактика
Профилактика фарингита несложная. Если беременная будет её придерживаться, то о таком заболевании, как фарингит, можно будет позабыть. К мерам профилактики относится:
- Очищение полости рта от загрязнений.
- Избегание большого скопления людей.
- Использование оксолиновой мази для смазывания носа.
- Периодическое промывание носа солевым раствором.
- Постоянное тщательное мытьё рук антибактериальным мылом.
- Частое проветривание помещений.
- Ежедневные регулярные прогулки на свежем воздухе (не менее часа).
Лучше предупредить развитие заболевания, чем потом его лечить и думать про возможные осложнения.
Источник: fb.ru
Автор публикации
Комментарии: 1Публикации: 55160Регистрация: 28-09-2014
лечение на 1, 2, 3 триместре, влияние на плод
Во время беременности любая болезнь воспринимается организмом намного острее. Несмотря на то, что большинство женщин в положении стараются беречь себя от воздействия вредных факторов, многие из них, тем не менее, простужаются. ОРВИ у беременных нередко протекают тяжело, и дают осложнения, в том числе и в виде фарингита, хотя последний может возникнуть и благодаря множеству других причин.
Несмотря на то, что большинство женщин в положении стараются беречь себя от воздействия вредных факторов, многие из них, тем не менее, простужаются. ОРВИ у беременных нередко протекают тяжело, и дают осложнения, в том числе и в виде фарингита, хотя последний может возникнуть и благодаря множеству других причин.
Чем опасен фарингит при беременности, и как его лечить, ведь большинство препаратов в этом положении противопоказаны?
Фарингит при беременности: клиническая картина
Проявления фарингита обусловлены характером заболевания. Различают две его формы:
Острый фарингит развивается обычно как самостоятельное заболевание, которое часто возникает на фоне ОРВИ, или под воздействием раздражающих факторов.
Реже острый фарингит провоцируется различными микроорганизмами (стафилококками, стрептококками, пневмококками), или грибами рода Кандида.
При осмотре горла видна ярко-красная поверхность слизистой, в некоторых случаях возможно ее изъязвление. При хроническом заболевании клиническая картина менее выражена, но наблюдаются фазы обострения, напоминающие острый фарингит.
Причины
Чаще всего острый фарингит возникает из-за воздействия различных раздражителей на слизистую горла:
- вдыхания пыли или раздражающих газов;
- употреблении холодной или слишком горячей еды;
- переохлаждения или перегревания.
Также фарингит может возникать на фоне других заболеваний и инфекций:
- ОРВИ;
- гриппа;
- скарлатины;
- заболеваний ЛОР органов;
- кариеса зубов;
- эзофагорефлюксе.
Что такое фарингит, причины и провоцирующие факторы заболевания:
Симптомы
Обычные симптомы заболевания – это:
Если фарингит возник на фоне ОРВИ или других инфекций, то добавляются проявления этих заболеваний;
При хроническом фарингите наблюдаются постоянное першение в горле, чувство сухости слизистой. Часто возникает желание откашляться или же мучает сухой кашель.
Диагностика
Диагноз ставится на основании жалоб женщины и при осмотре горла врачом, который, прежде всего, исключает тонзиллит (ангину). Также из горла берется мазок на бактериологическое исследование для выявления возбудителя заболевания.
Особенности лечения: рекомендации, правила, что нужно знать
Лечение обычного, неинфекционного фарингита направлено, главным образом, на устранение раздражающих факторов. Поскольку список разрешенных препаратов для будущих мам очень ограничен, то от заболевания рекомендуется избавляться, соблюдая следующие пункты;
- В помещении должен быть всегда свежий и прохладный воздух.
- Из меню необходимо исключить продукты, раздражающие слизистую оболочку (острые блюда, твердую и холодную пищу, газированные напитки). Еда должна быть мягкой и теплой.
- Для увлажнения слизистой допустимо использование спреев на основе морской воды, и теплое обильное питье.
- Полоскания горла отварами лечебных трав дадут успокаивающий и антисептический эффект.

Таких мер, в большинстве случаев, бывает достаточно, чтобы воспаленное горло пришло в норму.
Внимание! Лечением вирусных и бактериальных фарингитов при беременности занимается только врач. Самолечение и назначение себе любых препаратов недопустимо. Также необходимо согласовывать с врачом применение народных рецептов.Об особенностях лечения во время беременности рассказывает доктор Комаровский:
Медикаментозно
Для лечения бактериальных фарингитов используют:
Прием внутрь антибиотиков при беременности оправдан только в случае заболевания, вызванного стафилококком или стрептококком группы А.Препараты для лечения фарингита
Народные средства
Из народных средств для лечения фарингита применяются полоскания горла отварами лечебных трав:
Рекомендуется также пить теплое молоко с медом и сливочным маслом.
Физиотерапия
В лечении фарингита широко используются ингаляции горла с помощью небулайзера. Он используется для увлажнения слизистой и, в некоторых случаях, для ее орошения лекарственным препаратом. В качестве раствора используется обычный натрий хлорид, к которому иногда добавляют лекарство или отвары трав.
За неимением такого прибора ингаляции можно проводить, подышав открытым ртом над паром в течение 5 минут. Используются отвары трав, или раствор соды (чайная ложка на стакан воды).
Чем опасно заболевание
Инфекционный фарингит опасен при беременности тем, что:
- многие вирусы могут проникать через плаценту, что приводит к внутриутробному инфицированию плода;
- некоторые оказывают прямое токсическое действие на плод, негативно влияют на процессы роста и вызывают врожденные отклонения.
На разных сроках беременности опасность проявляется в следующем:
- С момента зачатия до 14 недель (1 триместр) происходит активная закладка внутренних органов плода.
 Иммунитет мамы в это время ослабевает, и не может в полной мере отражать атаки патогенов. Прогрессирование заболевания в этом периоде может закончиться самопроизвольным прерыванием беременности (выкидышем).
Иммунитет мамы в это время ослабевает, и не может в полной мере отражать атаки патогенов. Прогрессирование заболевания в этом периоде может закончиться самопроизвольным прерыванием беременности (выкидышем). - На более поздних сроках (2-3 триместр) инфекция может привести к плацентарной недостаточности, гипоксии плода, и вследствие этого – к задержке его развития.
- В последнем триместре заболевание приводит к отслойке плаценты, возникновению кровотечений, и к преждевременным родам.
Сама по себе высокая температура у беременных тоже очень опасна, как для ребенка, так и для самой мамы. Негативное влияние на плод может выразиться в виде мышечной гипотонии, микроцефалии, дефектов ЦНС. У женщины может начаться кровотечение, которое нередко заканчивается прерыванием беременности.
Планирование и вынашивание ребенка при хронической форме
Хронический фарингит чаще всего не является самостоятельным заболеванием. Он может быть проявлением других проблем в организме:
- болезней ЖКТ;
- дыхательной системы;
- синуситов;
- ринитов.

Последние исследования доказали, что хронический фарингит в большинстве случаев возникает при эзофагорефлюксной болезни, когда содержимое желудка забрасывается обратно в пищевод и соляная кислота постоянно раздражает горло. Или же может быть следствием хронического насморка или проблем с миндалинами.
В идеале любая беременность должна планироваться, а женщина пройти полное обследование и, в случае необходимости, лечение заболеваний. Но чаще бывает наоборот, поэтому будущей маме необходимо принять все меры профилактики, чтобы не дать хроническому фарингиту обостриться. При обострении заболевания проводится симптоматическое лечение.
Отзывы о лечении во время беременности и кормлении грудью в нашем видео:
Профилактика
Профилактика фарингита и любых простудных заболеваний должна быть постоянной в течение всей беременности.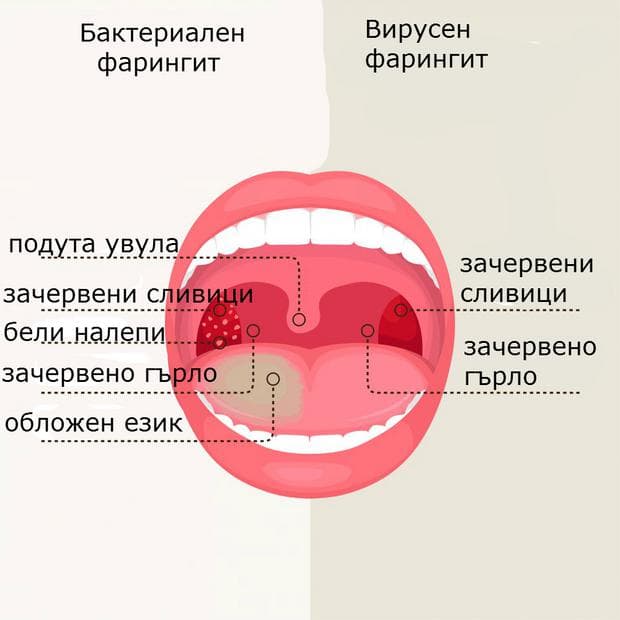 Для этого необходимо:
Для этого необходимо:
- больше гулять на свежем воздухе;
- соблюдайте режим сна и отдыха, чтобы не переутомляться;
- особое внимание уделить питанию и приему витаминов;
- избегать мест большого скопления людей;
- при любом недомогании немедленно обращаться к врачу.
Прогноз
При отсутствии осложнений и своевременной помощи организму симптомы фарингита обычно проходят в течение 3-4 дней. Люди нечасто обращаются к врачу с першением в горле, у обычного человека вирусный фарингит может пройти без медикаментозного лечения.
Но очень важно помнить, что при беременности любой вирус или бактерия может вызвать серьезнейшие последствия для ребенка и самой будущей мамы. Поэтому нельзя ждать, когда «само пройдет», а как можно быстрее обратиться к специалисту.
Поэтому нельзя ждать, когда «само пройдет», а как можно быстрее обратиться к специалисту.
различные методы лечения и последствия
Фарингит — воспаление лимфоидной ткани и слизистой оболочки глотки. Проявляет себя в виде таких симптомов, как боль, першение, саднение в горле, сухой и мучительный кашель, повышение температуры. Требует медикаментозной терапии, зачастую — антибиотиками. В связи с этим возникает вопрос, как лечить фарингит при беременности, чтобы не навредить внутриутробному развитию ребёнка.
В таком положении иммунитет женщины чаще всего ослаблен, и на фоне всевозможных инфекционных заболеваний воспаление слизистой глотки диагностируется достаточно часто. Чтобы исключить опасность для себя и ребёнка, будущая мама должна знать, что делать в такой непростой ситуации.
Последствия
Если данное заболевание не пролечить, последствия фарингита во время беременности могут быть самыми печальными. Так как основная причина болезни — инфекции и вирусы, именно они влекут за собой определённую опасность для внутриутробного развития плода и здоровья матери.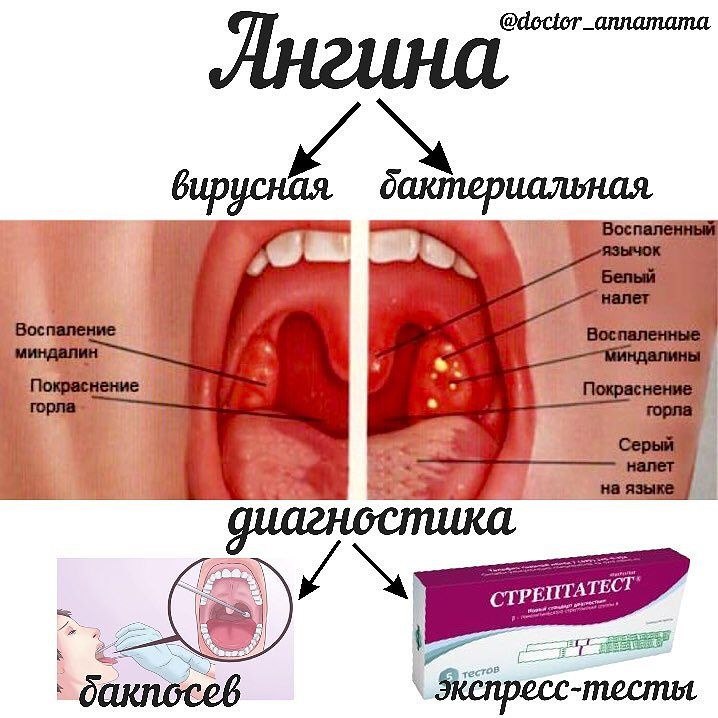
- Угрозу выкидыша влечёт за собой фарингит на ранних сроках беременности (I триместр), когда иммунная система женщины наиболее слаба и подвержена влиянию пагубных инфекций: её организм просто не в состоянии отразить атаки и защитить от них плод;
- на более поздних сроках (II и III триместры) при фарингите может развиться гипоксия плода, начаться преждевременные роды;
- отклонений в развитии (психическом и физическом) в этом случае можно не бояться, так как плацента всё-таки выполняет свои защитные функции;
- однако при отсутствии необходимого лечения на плод всё-таки могут повлиять токсины, которые вырабатываются при заболевании: в таком случае вполне возможно частичное нарушение работы внутренних систем маленького организма;
- повышенная температура, которая является частым симптомом воспаления глотки, также неблагоприятно сказывается на состоянии плода: в основном при этом страдает нервная система малыша.
Вот чем опасен фарингит при беременности — её прерыванием и ослаблением здоровья маленького, ещё не родившегося человечка.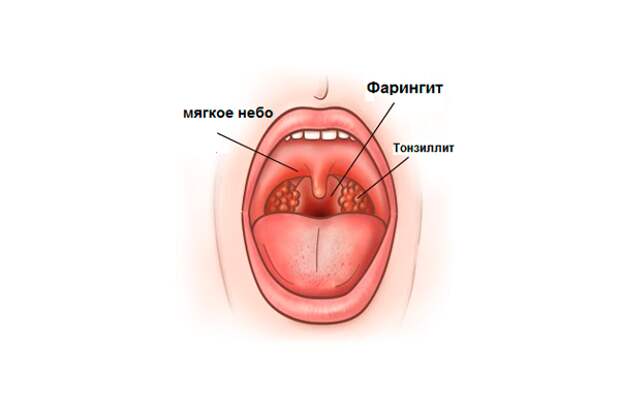 Чтобы не допустить таких последствий, женщина должна предпринять необходимые меры:
Чтобы не допустить таких последствий, женщина должна предпринять необходимые меры:
- Во-первых, распознать симптомы заболевания.
- Во-вторых, сразу же обратиться к врачу.
- В-третьих, пройти курс лечения, назначенный специалистом.
Он предполагает профессиональную терапию и использование народных средств (с разрешения врача).
Щадящее лечение
Вопрос, как лечить фарингит при беременности, является очень актуальным по той причине, что в обычном состоянии назначается чаще всего антибиотикотерапия. Она, как известно, отрицательно влияет не только на иммунную систему будущей мамы, пробивая в ней огромную брешь. Самая большая её опасность — в отрицательном влиянии на формирование ребёнка внутри утробы. Что же делать? Единственное правильное решение — во всём довериться врачу. Обычно лечение фарингита при беременности включает в себя следующие пункты.
- Частый отдых.
- Полупостельный отдых.
- Помещение, в котором находится заболевшая, нужно часто проветривать, воздух в нём — регулярно увлажнять.

- Исключить из меню любые раздражающие слизистую оболочку глотки продукты: твёрдую, острую, холодную пищу, алкоголь, напитки с газами.
- Рекомендуется обильное, тёплое питье (не менее 2-х литров в сутки).
- Согревающие компрессы на шею.
- Запрещены горячие ножные ванны.
- Полоскания горла раствором соли (на стакан — 1 чайная ложечка) с добавлением йода.
- При лёгкой форме заболевания разрешены пастилки и леденцы для горла: Себидин, Фарингосепт, Стрепсилс. Здесь будьте внимательны: при беременности противопоказаны Септолете, Фалиминт, Стрепсилс-плюс.
Первые четыре пункта представляют собой очень эффективное лечение хронического фарингита, который может проявляться на фоне инфекций в любой момент. Они же будут являться и его профилактикой. При остром течении болезни подойдут все эти назначения вкупе. Но что делать, если болезнь осложняется бактериальным заражением?
Лечение антибиотиками
Все вышеперечисленные методы терапии хороши до тех пор, пока дело не доходит до бактериальной инфекции. Что делать и чем лечить фарингит при беременности в такой ситуации, опять-таки может определить только врач. Это могут быть:
Что делать и чем лечить фарингит при беременности в такой ситуации, опять-таки может определить только врач. Это могут быть:
- антисептические и антибактериальные лекарства местного действия — спреи с фузафунгином, эфирными маслами, биклотимолом и другими вспомогательными веществами;
- антибиотики для внутреннего применения оправданы лишь в том случае, если заболевание было вызвано стрептококком группы А: тогда назначаются амоксициллин или феноксиметилпенициллин.
В отличие от острой формы заболевания, хронический фарингит при беременности антибиотиками почти никогда не лечится. Для устранения его симптомов обычно бывает достаточно применение щадящих мер, описанных выше. Кроме всего перечисленного, врач может посоветовать использовать в домашних условиях бабушкины рецепты — пролечить фарингит народными средствами.
Народные средства
Несмотря на кажущуюся безопасность народных средств, лечение острого фарингита ими можно проводить только по рекомендации лечащего врача.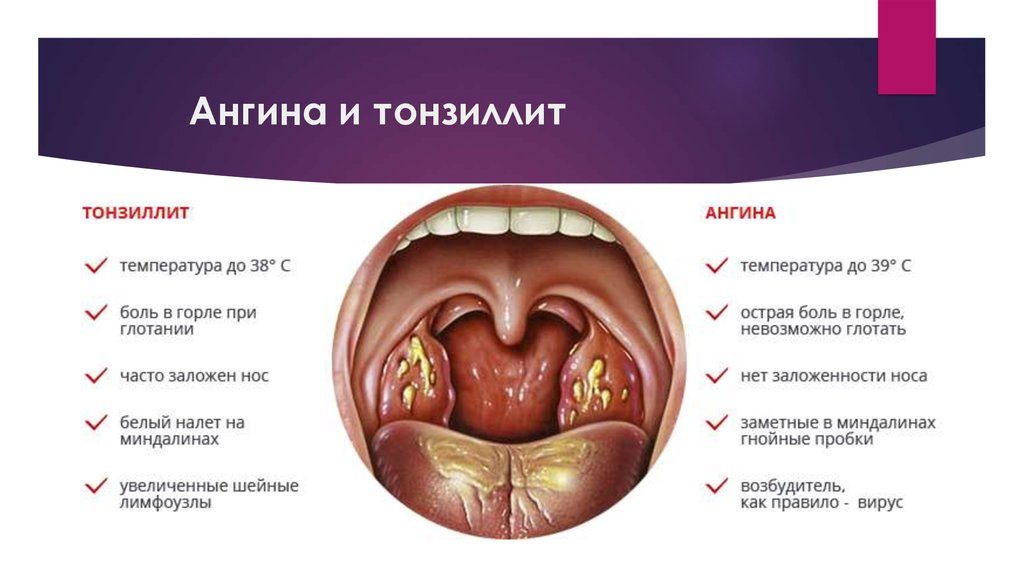 Многие из них настолько активны, что могут спровоцировать кровотечение и прерывание беременности. Так что с ними нужно быть предельно внимательными. Специалисты рекомендуют использовать:
Многие из них настолько активны, что могут спровоцировать кровотечение и прерывание беременности. Так что с ними нужно быть предельно внимательными. Специалисты рекомендуют использовать:
- полоскания горла свежим картофельным соком;
- ингаляции картофельным или еловым паром;
- употребление чеснока и мёда;
- смазывание миндалин настоем прополиса;
- настои шалфея, ромашки ежевики: ими можно полоскать горло или пить внутрь.
Зная, как лечить фарингит во время беременности без вреда для развития малыша и собственного здоровья, женщина сможет избежать опасных последствий. Главное — своевременное обращение к врачу, следование всем его рекомендациям и постоянное укрепление иммунитета. Будущая мама должна знать, что в таком ответственном положении лучше всего предупредить заболевание, чем лечить его, и данная болезнь здесь — не исключение.
Рефлюкс и фарингиты
Вопросам диагностики, клинического течения и лечения хронических фарингитов посвящено множество работ. В большинстве из них приводятся описания новых методов обследования и лечения. Однако количество пациентов с хроническими фарингитами на приемах ЛОР – врачей не снижается.
В большинстве из них приводятся описания новых методов обследования и лечения. Однако количество пациентов с хроническими фарингитами на приемах ЛОР – врачей не снижается.
Хронический фарингит распространенное полиэтиологическое заболевание, характеризующееся воспалительно-дистрофическими изменениями в слизистой оболочке задней стенке глотки [4].
В зависимости от патоморфологических изменений различают катаральный, гипертрофический, субатрофический и атрофический фарингит. Нередко встречается смешанная форма хронического фарингита.
Больные хроническим фарингитом предъявляют жалобы на ощущение саднения першения, щекотания «в горле», повышенное слюноотделение, что вызывает необходимость частого покашливания и отхаркивания скапливающегося содержимого. Вместе с тем могут беспокоить сухость в глотке, ощущение неполного проглатывания пищи, «симптом комка» [6].
Заболевание является мучительным для пациентов. Больные многократно обращаются за медицинской помощью к различным специалистам, проходят множественные курсы лечения. Однако большинство из них так и не получает реальной помощи и остается один на один со своими проблемами.
Однако большинство из них так и не получает реальной помощи и остается один на один со своими проблемами.
Во многих отечественных и зарубежных работах подробно изучалось влияние продуктов жизнедеятельности различных микроорганизмов и вирусов на слизистую оболочку ротоглотки. Однако этот этиологический фактор не является первопричиной заболевания, т.е. возникновение хронического фарингита зависит не столько от характера и вирулентности микроорганизма, сколько от степени нарушения биохимических процессов как слизистой оболочки, так и организма в целом [4].
По данным А.Ю. Овчинникова хронический фарингит в большинстве случаев является заболеванием неинфекционной природы, поскольку качественный и количественный состав микрофлоры, высеваемой со слизистой оболочки глотки, у больных хроническим фарингитом мало чем отличается от такового у лиц с нормальным состоянием слизистой оболочки ротоглотки [5].
Истинные причины болезни далеки от понимания. Очевидно, необходимы дальнейшие работы и внедрение в клиническую практику новых современных взглядов и методов исследования.
Очевидно, необходимы дальнейшие работы и внедрение в клиническую практику новых современных взглядов и методов исследования.
Не менее важной и распространенной проблемой являетcя хронический кашель. На хронический кашель жалуются около трети пациентов, обращающихся за медицинской помощью.
В физиологическом плане кашель представляет собой защитный рефлекс, направленный на удаление из дыхательных путей избыточного секрета, пыли или дыма. Это быстрый сильный выдох, в результате которого трахеобронхиальное дерево очищается от инородных тел [8, 9].
По классификации Richard S. Irvin 2000 г. острым кашлем считают кашель длящийся не более трех недель (наиболее часто на фоне острой вирусной инфекции), подострый кашель, длится более трех, но менее восьми недель, хронический кашель более восьми недель [8, 9].
Несмотря на то, что кашель часто ассоциируется у пациентов с патологией бронхолегочной системы, он может возникать при целом ряде заболеваний, разнообразных по своему патогенезу и месту поражения [4].
Richard S. Irvin в 1990 г. провел проспективное исследование причин хронического кашля. В результате были выявлены несколько заболеваний, для которых характерен хронический кашель. Из числа обследованных у 54% выявлен синдром стекания патологического отделяемого по задней стенке глотки (postnasal drip), у 31% — бронхиальная гиперреактивность, y 28% — гастроэзофагеальный рефлюкс, y 7% — хронический бронхит, у 12% — другие причины кашля, и почти у 10% причину установить не удалось. При этом почти у четверти обследованных имеют место две причины кашля, а у 3% — три причины.
В настоящее время на мировых гастроэнтерологических форумах все чаще стала подниматься проблема гастроэзофагеальной рефлюксной болезни (ГЭРБ) и ее внепищеводных проявлений. Интерес к данной проблеме не случайный. Зарубежными коллегами выявлена и активно изучается взаимосвязь патологии верхних дыхательных путей с гастроэзофагеальным рефлюксом.
Термином ГЭРБ большинство клиницистов и исследователей обозначают хроническое рецидивирующее заболевание, обусловленное спонтанным, регулярно повторяющимся ретроградным поступлением в пищевод желудочного и/или дуоденального содержимого, приводящим к повреждению дистального отдела пищевода и/или появлению характерных симптомов (изжога, ретростернальные боли, дисфагия) [7, 3, 2], которые в основном и позволяют заподозрить у пациента ГЭРБ. Однако у части пациентов заболевание имеет менее типичные проявления – рефлюкс-ассоциированные сердечные, легочные и со стороны ЛОР-органов. Зачастую они недооцениваются, особенно при отсутствии специфических симптомов ГЭРБ, что может приводить к гиподиагностике и неправильной тактике ведения пациентов.
Однако у части пациентов заболевание имеет менее типичные проявления – рефлюкс-ассоциированные сердечные, легочные и со стороны ЛОР-органов. Зачастую они недооцениваются, особенно при отсутствии специфических симптомов ГЭРБ, что может приводить к гиподиагностике и неправильной тактике ведения пациентов.
По принятой в 2006 г. в Монреале Международной классификации гастроэзофагеальной рефлюксной болезни хронический фарингит относится к предполагаемым внепищеводным проявлениям гастроэзофагеальной рефлюксной болезни. Обоснованных доказательств этой взаимосвязи в настоящее время нет.
Целью работы является разработка алгоритма обследования и лечения пациентов с хроническим фарингитом, оценка эффективности антирефлюксной терапии в лечении хронических фарингитов.
Наблюдаемые нами пациенты обследовались до начала лечения, а также в процессе проведения лечебных мероприятий. Непосредственные результаты оценивались не ранее двух месяцев после начала терапии непосредственно самими пациентами (которым была предложена специально разработанная анкета), а также используя вышеуказанные объективные методы.
В ходе проведенного исследования за период 2005-2006 гг. обследовано 37 пациентов с хроническим фарингитом в возрасте от 19 до 70 лет обратившихся на консультацию в КДО МОНИКИ. Мужчины среди них составили 14 человек, женщины 23. 17 пациентов страдали хроническим субатрофическим фарингитом, хронический катаральный фарингит встретился у 11 человек, гипертрофический – у 9. Пациенты были разделены на три группы первую группу составили 16 пациентов у которых была выявлена ГЭРБ с высоким гастроэзофагеальным рефлюксом, вторую 8 пациентов с ГЭРБ без высокого патологического рефлюкса, третья группа это 13 пациентов у которых данных за ГЭРБ по результатам суточного мониторирования рН нет. Таким образом, ГЭРБ среди обследованных нами пациентов с хроническим фарингитом страдают 24 человека (табл. 1, 2).
В нашем исследовании у семи пациентов мы наблюдали рефлюкс – эзофагит степени А, у двоих — степени В. При этом у одной пациентки с рефлюкс – эзофагитом степени В наблюдался высокий щелочной рефлюкс. Среди наших пациентов не было ни одного с рефлюкс — эзофагитом степеней С и D.
Среди наших пациентов не было ни одного с рефлюкс — эзофагитом степеней С и D.
В нашем исследовании на уровне верхней трети пищевода выявлены колебания рН от 2,0 до 8,5.
После проведения суточного мониторирования рН при установлении диагноза ГЭРБ в стандартную терапию хронического фарингита включали антирефлюксную терапию. Терапию проводили не менее двух месяцев. На фоне терапии отмечается значительное улучшение в течении хронического фарингита, а также данных суточного мониторирования рН, в то время как многочисленные курсы стандартного лечения хронического фарингита для этих больных оказываются малоэффективными.
Предварительные результаты позволяют судить о значимой патогенетической роли ГЭРБ в развитии и течении фарингитов. В связи с этим считаем, что:
- пациенты находящиеся под наблюдением оториноларинголога с диагнозом хронический фарингит должны быть консультированы гастроэнтерологом.
- всем пациентам с хроническим фарингитом необходимо проведение фиброэзофагогастродуоденоскопии
- при выявлении эндоскопических признаков характерных для ГЭРБ показано проведение суточной высокой рН-метрии
- суточная рН метрия должна быть проведена у пациентов, клинически не отвечающих на стандартную терапию хронического фарингита, вне зависимости от наличия жалоб характерных для ГЭРБ и эндоскопической картины в пищеводе.

Д.М. Мустафаев, З.М. Ашуров, В.А. Исаков, В.Г. Зенгер, С.В. Морозов, С.Г. Терещенко, В.Л. Шабаров, Н.Г. Любимова, А.С. Епанчинцева, Л.В. Гибадуллина.
Московский областной научно – исследовательский клинический институт им. М.Ф. Владимирского, Москва (директор — з.д.н. РФ, член – корр. РАН и РАМН, профессор Г.А. Оноприенко)
МРТ Центр в Санкт-Петербурге — Фарингит
Фарингит – это острое или хроническое заболевание, находящееся в глотке. Он поражает не только слизистую оболочку, но и более глубокие ее слои или даже ткани мягкого неба. Хоть и воспаление фарингита приносит множество дискомфорта, само по себе его проявление для жизни людей неопасно.
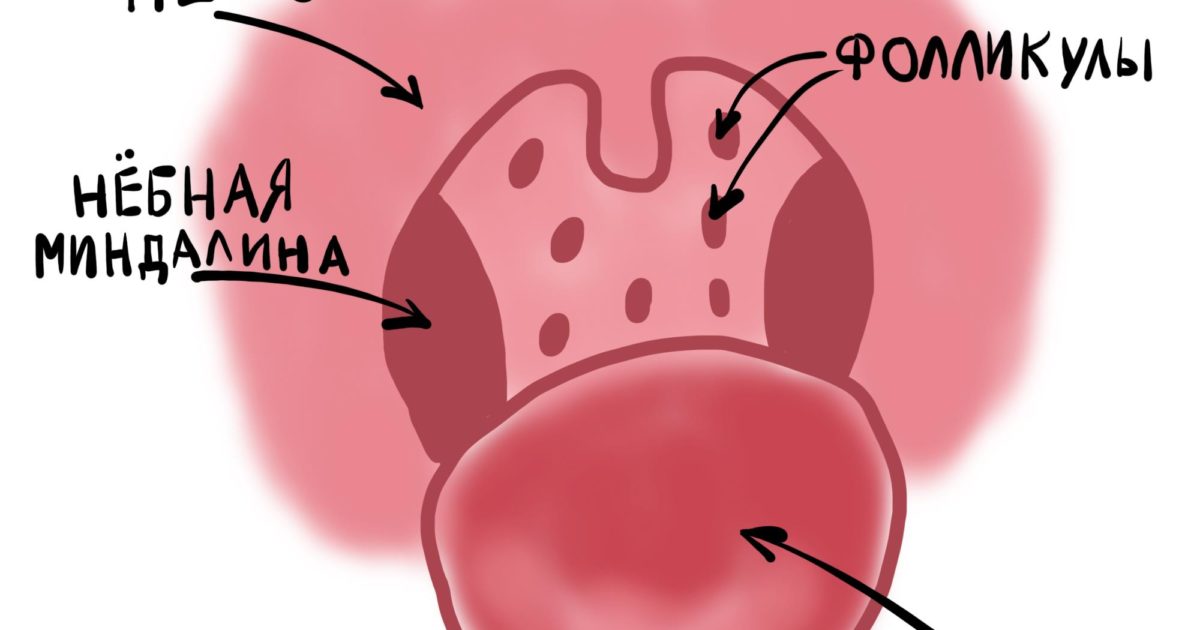
Острый фарингит протекает самостоятельно и охватывает верхние дыхательные пути. Они подразделяются на катаральные формы и гнойные. Катаральные формы фарингита характеризуются отеками, иногда множеством фолликул, покраснением язычка и скапливанием в горле прозрачной слизи. Гнойные формы сопровождаются гнойными массами или язвами на задней глоточной стенке.
Гнойные формы сопровождаются гнойными массами или язвами на задней глоточной стенке.
Развиться острый фарингит может от аллергии, хирургического вмешательства или травмы и по причине инфекционного заболевания.
Форма хронического заболевания рассчитывается из глубин поражения слизистой горла и подразделяется на:
- Катаральную. Небольшой отек, пораженные участки покрыты прозрачной слизью.
- Гипертрофическую. Те же симптомы что и у катарального, но добавляется отек язычка и опухание мягкого неба.
- Атрофическую. Покровы глотки становятся гораздо тоньше, некоторые участки покрываются коркой, образуются гнойные язвы.
Развивается хронический фарингит самостоятельно, к примеру, после хирургического вмешательства, травмы или же вредных привычек.
Симптомы и лечениеБолевые ощущения в горле сразу укажут на возможное проявление фарингита. По возможности, особенно по утрам нужно откашливаться и стараться удалить слизь, образовавшуюся в гортани. Периодически возможны небольшие головные боли, или повышение температуры, до 38 градусов. Общая слабость по телу и сухой кашель, также может сопровождать больного при воспалительном процессе. Если фарингит развился от какого-либо инфекционного заболевания, то его продолжение будет сопровождаться сторонними симптомами, характерным второй болезни.
Периодически возможны небольшие головные боли, или повышение температуры, до 38 градусов. Общая слабость по телу и сухой кашель, также может сопровождать больного при воспалительном процессе. Если фарингит развился от какого-либо инфекционного заболевания, то его продолжение будет сопровождаться сторонними симптомами, характерным второй болезни.
При беременности любые заболевания доставляют дискомфорт. При первых симптомах фарингита, девушкам нужно обращаться к ЛОРу и он назначит невредные для малыша и мамы препараты. Самое опасное, это фарингит у детей до года. Обязательно нужно обращаться к врачу, так как при данном заболевании у детей сильно повышается температура, а из-за скопившейся слизи и отека может быть удушье.
Лечиться заболевание антибиотиками и кроме этого приветствуется щадящий режим голосовых связок.
Фарингит | Прима Медика
Фарингит (Pharyngitis)
— воспаление слизистой оболочки и лимфоидной ткани глотки.
Причины фарингита
Основная причина фарингита — это вдыхание горячего, холодного или загрязненного воздуха, влияние химических раздражений. Инфекционный фарингит может быть спровоцирован различными микроорганизмами (стрепто-, стафило-, пневмококки), а также вирусами (гриппа, аденовирусы) и грибами рода Кандида. Нередко фарингит развивается вследствие распространения инфекции за пределы очага воспаления, прилежащего к глотке (синусит, ринит, кариес).
Инфекционный фарингит может быть спровоцирован различными микроорганизмами (стрепто-, стафило-, пневмококки), а также вирусами (гриппа, аденовирусы) и грибами рода Кандида. Нередко фарингит развивается вследствие распространения инфекции за пределы очага воспаления, прилежащего к глотке (синусит, ринит, кариес).
Классификация фарингита
Различают острый и хронический фарингит.
Острый фарингит развивается непосредственно после воздействия на слизистую оболочку глотки агрессивного фактора (инфекции, раздражающий газ и пр.). Течение острого фарингита благоприятное.
Хронический фарингит может быть последствием недолеченного острого фарингита, а также самостоятельным заболеванием, которое возникает при длительном раздражении слизистой оболочки глотки. В развитии хронического фарингита отмечаются фазы обострения и ремиссии.
Клиническая картина фарингита
Симптомы фарингита зависят от характера заболевания.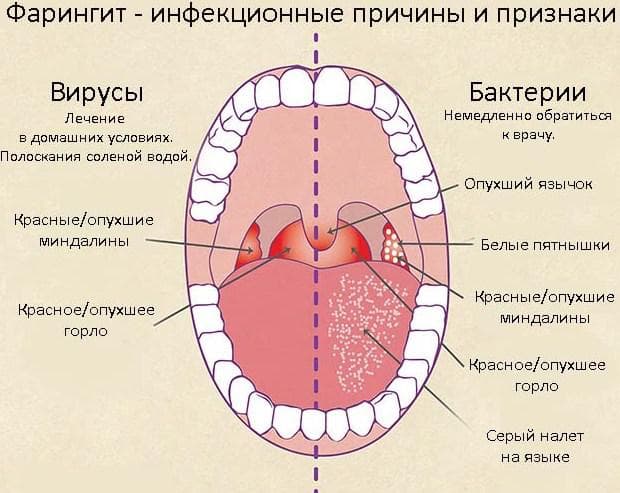
Острый фарингит — обычно самостоятельное заболевание, развивающееся после вдыхания раздражающих газов и пыли (чаще всего), употребления горячей или слишком холодной пищи, перегревания и переохлаждения. Как правило пациент (ребёнок или взрослый) предъявляет жалобы на першение и боль в горле, сухой и порой мучительный кашель. Возможно повышение температуры до субфебрильных значений (37,5…38°), реже выше.
В случае выявления острого фарингита на фоне другого заболевания (например, ОРВИ), к клиническим признакам фарингита добавляются проявления основного заболевания (кори, скарлатины, гриппа и других).
Симптомы острого фарингита на фоне ОРВИ или других инфекционных болезней дополняются признаками основного заболевания: высокая температура, затруднение дыхания, наличие признаков интоксикации, сыпи и так далее.
При осмотре горла (фарингоскопии) можно заметить ярко выраженное покраснение слизистой оболочки глотки. В некоторых случаях определяются небольшие изъязвления слизистой.
В некоторых случаях определяются небольшие изъязвления слизистой.
Необходимо различать острый фарингит и острый тонзиллит. Острым тонзиллитом (ангиной) называют локальное воспаление нёбных миндалин; при остром фарингите воспалительный процесс принимает более разлитой характер, а симптомы острого тонзиллита (боль при глотании, повышение температуры, увеличение шейных лимфоузлов) дополняются симптомами воспаления стенок глотки: першение и сухость в горле, сухой кашель.
При хроническом фарингите симптомы болезни менее выражены. Больной жалуется на чувство сухости или першение в горле, часто наблюдается сухой мучительный кашель. Обострение хронического фарингита напоминает острый фарингит.
Лечение фарингита
Лечение фарингита направлено на устранение фактора, вызвавшего заболевание.
В случае бактериального фарингита это достигается при помощи антибиотиков (в том числе и местно: полоскание горла, орошение миндалин и задней стенки глотки аэрозолями, физиотерапевтическими методами.
В случае фарингита, вызванного длительным вдыханием дыма или раздражающих веществ — использованием средств индивидуальной защиты или сменой места работы.
Общие рекомендации при лечении: бросить курить, не злоупотреблять алкоголем, использовать дома увлажнители воздуха, не употреблять пищу, раздражающую горло.
Любое медикаментозное лечение при фарингите должно назначаться и проводиться под контролем лечащего врача-отоларинголога.
Все новости Предыдущая Следующая
диагностика и лечение в СПб, цена
Фарингит — воспаление слизистой оболочки и лимфоидной ткани глотки.
Причины фарингита
Основная причина фарингита — это вдыхание холодного или загрязненного воздуха, влияние химических раздражений (спирт, табак). Инфекционный фарингит может быть спровоцирован различными микроорганизмами (стрепто-, стафило-, пневмококки), а также вирусами (гриппа, аденовирусы) и грибами рода Candida. Нередко фарингит развивается вследствие распространения инфекции за пределы очага воспаления, прилежащего к глотке (синусит, ринит, кариес).
Нередко фарингит развивается вследствие распространения инфекции за пределы очага воспаления, прилежащего к глотке (синусит, ринит, кариес).
Классификация фарингита
- Острый фарингит развивается непосредственно после воздействия на слизистую оболочку глотки агрессивного фактора (инфекции, раздражающий газ и пр.). Течение острого фарингита благоприятное.
- Хронический фарингит может быть последствием недолечённого острого фарингита, а также самостоятельным заболеванием, которое возникает при длительном раздражении слизистой оболочки глотки. В развитии хронического фарингита отмечаются фазы обострения и ремиссии.
При остром фарингите:
- появляется боль в горле (особенно при глотании),
- сухой кашель,
- на 3-4 день иногда появляется мокрый кашель,
- наблюдается выделение слизи или гноя.
Острый фарингит — обычно самостоятельное заболевание, развивающееся, чаще всего, после переохлаждения, употребления холодной или слишком горячей пищи, вдыхания раздражающих газов и пыли. Как правило, пациент (ребёнок или взрослый) предъявляет жалобы на першение и боль в горле, сухой и порой мучительный кашель. Возможно повышение температуры до субфебрильных значений (37,5…38° C), реже — выше.
Как правило, пациент (ребёнок или взрослый) предъявляет жалобы на першение и боль в горле, сухой и порой мучительный кашель. Возможно повышение температуры до субфебрильных значений (37,5…38° C), реже — выше.
В случае выявления острого фарингита на фоне другого заболевания (например, ОРВИ), к клиническим признакам фарингита добавляются проявления основного заболевания (кори, скарлатины, гриппа и других). В таком случае врачу необходимо определить: является ли острый фарингит симптомом другой болезни либо это патологический процесс, осложнивший течение основного заболевания.
Симптомы острого фарингита на фоне ОРВИ или других инфекционных болезней дополняются признаками основного заболевания: высокая температура, затруднение дыхания, наличие признаков интоксикации, появление сыпи и т. д.
При осмотре горла (фарингоскопии) можно заметить ярко выраженное покраснение слизистой оболочки глотки. В некоторых случаях определяются небольшие изъязвления слизистой.
Необходимо различать острый фарингит и острый тонзиллит. Острым тонзиллитом (ангиной) называют локальное воспаление нёбных миндалин; при остром фарингите воспалительный процесс принимает более разлитой характер, а симптомы острого тонзиллита (боль при глотании, повышение температуры, увеличение шейных лимфоузлов) дополняются симптомами воспаления стенок глотки: першение и сухость в горле, сухой кашель.
При хроническом фарингите
Симптомы болезни менее выражены. Больной жалуется на чувство сухости или першение в горле, часто наблюдается сухой мучительный кашель. Обострение хронического фарингита напоминает острый фарингит.
Лечение
Лечение фарингита направлено на устранение фактора, вызвавшего заболевание. В случае бактериального фарингита, это достигается при помощи антибиотиков (в том числе и местно: полоскание горла, орошение миндалин и задней стенки глотки аэрозолями, физиотерапевтические методы), а в случае фарингита, вызванного длительным вдыханием дыма или раздражающих веществ — использованием средств индивидуальной защиты или сменой места работы. Для лечения всех случаев фарингита требуется прекращение курения. Любое медикаментозное лечение при фарингите должно назначаться и проводиться под контролем лечащего врача.
Для лечения всех случаев фарингита требуется прекращение курения. Любое медикаментозное лечение при фарингите должно назначаться и проводиться под контролем лечащего врача.
Профилактика фарингита
- Закаливание организма.
- Исключение вредных факторов (курение, употребление алкоголя), восстановление нарушенного носового дыхания, повышение защитных сил организма (применение препаратов-иммунокорректоров, ИРС-19).
- Использование увлажнителя воздуха в комнате. Иногда боль в горле при пробуждении вызвана тем, что вы спите с открытым ртом. Обычно воздух, попадающий в горло и легкие, увлажняется в носу. Но при дыхании через рот этот этап пропускается, оставляя горло высохшим и раздраженным. Отоларингологи в связи с этим рекомендуют приобрести увлажнитель для спальни.
- Приподнятое изголовье кровати. Одной из причин боли в горле по утрам, помимо сна с открытым ртом, является заброс желудочных кислот в горло в течение ночи.
 Эти вещества чрезвычайно раздражают чувствительные ткани горла. Избегайте этой проблемы, подняв изголовье своей кровати так, чтобы головной конец был на 10-15 см выше ножного. Но не стоит просто подкладывать подушку под голову: согнувшись, вы увеличите давление на пищевод, и от этого будет еще хуже.
Эти вещества чрезвычайно раздражают чувствительные ткани горла. Избегайте этой проблемы, подняв изголовье своей кровати так, чтобы головной конец был на 10-15 см выше ножного. Но не стоит просто подкладывать подушку под голову: согнувшись, вы увеличите давление на пищевод, и от этого будет еще хуже. - Не ешьте и не пейте в течение часа или двух перед сном.
- Чаще меняйте зубную щетку. Неожиданно, но ваша зубная щетка может поддерживать или даже быть причиной вашего больного горла, считают медики. Оказывается, бактерии накапливаются на щетине, и при любом повреждении десен во время чистки они попадают в организм.Поэтому, как только вы начинаете чувствовать, что заболеваете, смените свою зубную щетку на новую. Часто этого достаточно, чтобы остановить болезнь в начальной стадии. Также обновите щетку, когда почувствуете себя лучше. Это предохранит вас от повторного воспаления.С профилактической точки зрения рекомендуется менять зубную щетку каждый месяц, а также не хранить ее во влажной атмосфере ванной комнаты, способствующей скоплению бактерий.
 Если вы считаете, что покупать так много щеток дорого, посчитайте стоимость только одного визита в кабинет врача. В любом случае оставаться здоровым в течение долгого времени того стоит.
Если вы считаете, что покупать так много щеток дорого, посчитайте стоимость только одного визита в кабинет врача. В любом случае оставаться здоровым в течение долгого времени того стоит.
Инфекции во время беременности, которые могут повлиять на вашего ребенка
На протяжении жизни мы все сталкиваемся с множеством вирусов и бактерий. В рамках нашего защитного механизма организм вырабатывает антитела, которые помогают бороться с инфекцией.
Если у вас есть антитела против определенного вируса или бактерии, у вас иммунитет, и антитела помогают предотвратить или уменьшить последствия повторного заражения.
На этой странице рассказывается об инфекциях, которые могут вызывать проблемы во время беременности, их симптомах и о том, что делать, если вы беспокоитесь.
Ветряная оспа во время беременности
Ветряная оспа во время беременности может быть опасна как для матери, так и для ребенка, поэтому важно обратиться за консультацией на раннем этапе, если вы подозреваете, что у вас ветряная оспа.
Около 95% женщин невосприимчивы к инфекции ветряной оспы. Но если у вас никогда не было ветряной оспы (или вы не уверены, была ли она у вас), и вы контактировали с ребенком или взрослым, который болеет, немедленно обратитесь к своему терапевту, акушеру или акушерке.Анализ крови покажет, есть ли у вас иммунитет.
Узнайте о рисках ветряной оспы для вас и вашего будущего ребенка.
ЦМВ при беременности
ЦМВ (цитомегаловирус) — распространенный вирус, входящий в группу герпеса, который также может вызывать герпес и ветряную оспу. ЦМВ-инфекции часто встречаются у маленьких детей.
Инфекция может быть опасной во время беременности, поскольку она может вызвать проблемы для будущего ребенка, такие как потеря слуха, нарушение зрения или слепота, трудности в обучении и эпилепсия.
ЦМВ особенно опасен для ребенка, если у беременной матери ранее не было инфекции.
Не всегда можно предотвратить инфекцию ЦМВ, но вы можете снизить риск, выполнив следующие действия:
- Регулярно мыть руки с мылом и горячей водой, особенно если вы меняли подгузники или работаете в яслях или детском саду
- Не целовать маленьких детей в лицо — лучше поцеловать их в голову или обнять
- Не делиться едой или столовыми приборами с маленькими детьми и не пить из одного стакана с ними
Эти меры предосторожности особенно важны если у вас есть работа, которая позволяет вам тесно общаться с маленькими детьми. В этом случае вы можете сдать анализ крови, чтобы узнать, были ли вы ранее инфицированы ЦМВ.
В этом случае вы можете сдать анализ крови, чтобы узнать, были ли вы ранее инфицированы ЦМВ.
Узнайте больше о цитомегаловирусе.
Стрептококк группы B при беременности
Стрептококк группы B (GBS, или стрептококк группы B) переносится до 30% людей, но он редко вызывает вред или симптомы. У женщин бактерии обнаруживаются в кишечнике и влагалище.
Это не вызывает проблем при большинстве беременностей, но в небольшом количестве стрептококк группы B заражает ребенка, обычно непосредственно перед или во время родов, что приводит к серьезному заболеванию.
Если у вас уже был ребенок с инфекцией GBS, вам следует предложить антибиотики во время родов, чтобы снизить вероятность заражения вашего нового ребенка. Вам также следует предложить их во время родов, если во время беременности у вас была инфекция мочевыводящих путей группы B.
Заражение ребенка GBS более вероятно, если:
- у вас начнутся преждевременные роды (до 37 недель беременности)
- у вас преждевременный отток
- у вас жар во время родов
- вы носите GBS
Ваша акушерка или врач определят, следует ли предлагать вам антибиотики во время родов, чтобы защитить вашего ребенка от заражения.
На поздних сроках беременности можно пройти тест на СГБ. Если у вас есть опасения, поговорите со своим врачом или акушеркой.
Инфекции, передающиеся от животных
Кошки
Кошачьи фекалии могут содержать токсоплазму — организм, вызывающий инфекцию токсоплазмоза. Токсоплазмоз может навредить вашему ребенку.
Чтобы снизить риск заражения:
- Не опорожнять подносы для кошачьих туалетов во время беременности
- Если никто другой не может опорожнить поднос, используйте одноразовые резиновые перчатки — подносы следует чистить ежедневно и наполнять кипятком на 5 минут
- избегайте тесного контакта с больными кошками
- даже если у вас нет кошки, надевайте перчатки во время работы в саду, если почва загрязнена фекалиями
- вымойте руки и перчатки после работы в саду
- , если вы все же вступили в контакт с кошачьими фекалиями тщательно мойте руки
- соблюдайте общие правила пищевой гигиены — узнайте, как безопасно готовить пищу и как безопасно хранить ее
Овцы
Ягнята и овцы могут быть переносчиками возбудителя Chlamydia psittaci, который, как известно выкидыш у овцематок. Также они переносят токсоплазму.
Также они переносят токсоплазму.
Избегайте окота и доения овец, а также любых контактов с новорожденными ягнятами. Сообщите своему врачу, если у вас возникнут симптомы гриппа после контакта с овцами.
Свиньи
Продолжаются исследования, чтобы выяснить, могут ли свиньи быть источником инфекции гепатита Е. Эта инфекция опасна для беременных, поэтому избегайте контакта со свиньями и фекалиями.
Нет риска заражения гепатитом Е от вареной свинины.
Гепатит B
Гепатит B — это вирус, поражающий печень.Многие люди с гепатитом B не проявляют никаких признаков болезни, но они могут быть носителями и инфицировать других.
Вирус распространяется при половом акте с инфицированным человеком без использования презерватива и при прямом контакте с инфицированной кровью. Если вы больны гепатитом В или инфицированы во время беременности, вы можете передать инфекцию своему ребенку при рождении.
Всем беременным женщинам предлагается сдать кровь на гепатит B в рамках дородового наблюдения. Младенцам из группы риска следует делать вакцину против гепатита B при рождении, чтобы предотвратить инфекцию и серьезные заболевания печени в более позднем возрасте.
Младенцам из группы риска следует делать вакцину против гепатита B при рождении, чтобы предотвратить инфекцию и серьезные заболевания печени в более позднем возрасте.
Иммунизация от рождения на 90-95% эффективна в предотвращении развития у младенцев длительной инфекции гепатита В. Дальнейшие дозы вводятся через 4, 8, 12 и 16 недель, а последняя доза — через 12 месяцев.
Ваш ребенок будет проверен на гепатит В в 12 месяцев. Любые инфицированные младенцы должны быть направлены на обследование к специалисту и последующее наблюдение.
Гепатит C
Вирус гепатита C поражает печень.Многие люди с гепатитом С не имеют симптомов и не подозревают, что инфицированы. Вирус передается при прямом контакте с инфицированной кровью.
У людей, употребляющих запрещенные наркотики, это может быть результатом совместного использования зараженных кровью игл и инструментария для инъекций наркотиков.
Люди, которым в Великобритании переливали кровь до сентября 1991 г.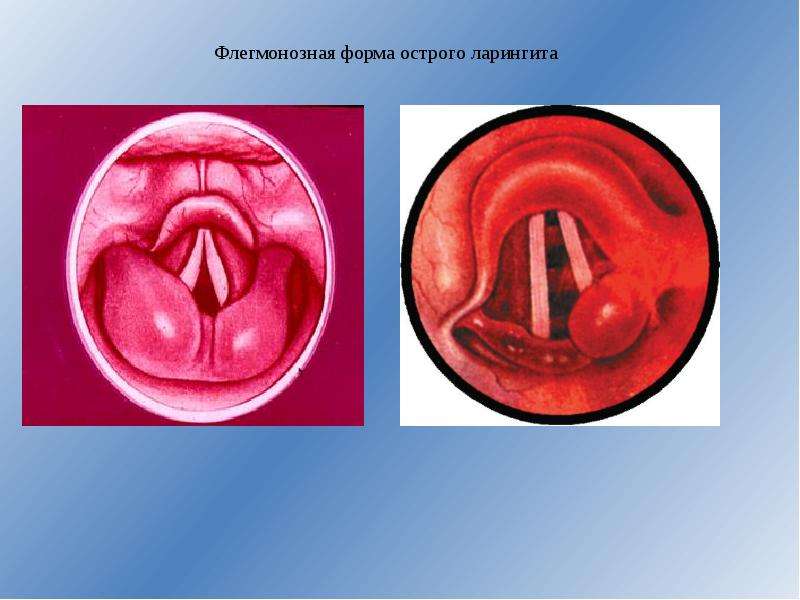 или продукты крови до 1986 г., также могут подвергаться риску.
или продукты крови до 1986 г., также могут подвергаться риску.
Гепатит C также может передаваться при получении медицинского или стоматологического лечения в странах, где гепатит C распространен и инфекционный контроль может быть плохим, или при половом акте с инфицированным партнером.
Если у вас гепатит C, вы можете передать инфекцию своему ребенку, хотя риск намного ниже, чем при гепатите B или ВИЧ. В настоящее время этого нельзя предотвратить.
Ваш ребенок может быть проверен на гепатит С и, если он инфицирован, может быть направлен на осмотр у специалиста.
Герпес при беременности
Генитальный герпес может быть опасен для новорожденного.
Вы можете заразиться герпесом через генитальный контакт с инфицированным человеком или в результате орального секса с больным герпесом (оральный герпес).
Первоначальная инфекция вызывает появление болезненных волдырей или язв на половых органах. Менее серьезные вспышки обычно происходят в течение нескольких лет после этого.
Лечение доступно, если первое инфицирование произошло во время беременности. Если ваша первая инфекция произошла ближе к концу беременности или во время родов, может быть рекомендовано кесарево сечение, чтобы снизить риск передачи герпеса вашему ребенку.
Если у вас или вашего партнера герпес, используйте презервативы или избегайте половых контактов во время вспышки. Избегайте орального секса, если у вас или вашего партнера есть герпес или генитальные язвы (активный генитальный герпес).
Сообщите своей акушерке или врачу, если у вас или вашего партнера рецидивирующий герпес или появляются язвы.
ВИЧ во время беременности
Вам предложат конфиденциальный тест на ВИЧ (вирус иммунодефицита человека) в рамках повседневной дородовой помощи. Ваша акушерка или врач обсудят с вами тест, и в случае положительного результата можно будет получить консультацию.
Подробнее о скрининге на ВИЧ во время беременности.
Текущие данные свидетельствуют о том, что ВИЧ-положительная мать с хорошим здоровьем и без симптомов инфекции вряд ли пострадает от беременности.
Однако ВИЧ может передаваться от беременной женщины ее ребенку во время беременности, родов или кормления грудью.
Если вам поставили диагноз ВИЧ, вам и вашему врачу нужно будет обсудить ведение беременности и родов, чтобы снизить риск заражения вашего ребенка.
Лечение во время беременности значительно снижает риск передачи ВИЧ ребенку — с 1 из 4 до менее 1 из 100. Ваш ребенок будет проходить тестирование на ВИЧ при рождении и через регулярные интервалы в течение 2 лет.
Вам будет рекомендовано не кормить грудью, так как таким образом может передаваться ВИЧ вашему ребенку.
Если вы ВИЧ-инфицированы, поговорите со своим врачом или акушеркой о своем здоровье и возможных вариантах, которые доступны вам. Вы также можете связаться с такими организациями, как Positively UK или Terrence Higgins Trust для получения информации и поддержки.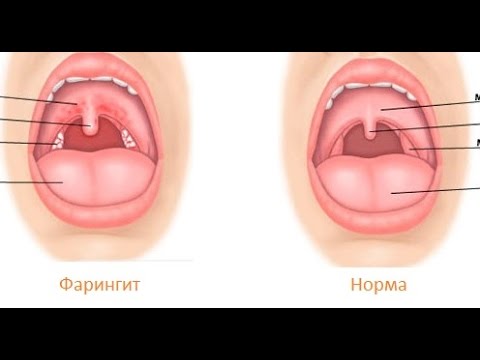
Британская ассоциация ВИЧ предоставляет дополнительную информацию о ВИЧ и беременности.
Видео: ВИЧ и беременность
В этом видео рассказывается история Сары о ВИЧ и беременности.
Последний раз просмотр СМИ: 16 ноября 2020 г.
Срок сдачи обзора СМИ: 16 ноября 2023 г.
Парвовирус B19 (синдром пощечины) при беременности
Парвовирус B19 часто встречается у детей. Это вызывает характерную красную сыпь на лице, поэтому ее часто называют «синдромом пощечины».
Хотя 60% женщин обладают иммунитетом, парвовирус очень заразен и может нанести вред ребенку.
Если вы вступите в контакт с кем-либо, кто инфицирован, вам следует поговорить со своим врачом, который может провести анализ крови, чтобы проверить, есть ли у вас иммунитет. В большинстве случаев при заражении беременной парвовирусом ребенок не страдает.
Краснуха (немецкая корь) во время беременности
Краснуха в Великобритании встречается редко благодаря широкому распространению вакцинации MMR (против кори, эпидемического паротита и краснухи).
Но если у вас разовьется краснуха в первые 4 месяца беременности, это может привести к серьезным проблемам, включая врожденные дефекты и выкидыш.
Если вы беременны, вам следует как можно скорее связаться с вашим терапевтом или акушеркой, если:
- вы вступили в контакт с больным краснухой
- у вас появилась сыпь или вы контактировали с кем-либо, кто делает
- вам есть симптомы краснухи
Маловероятно, что у вас краснуха, но для проверки вам может потребоваться анализ крови.
Если вы беременны и не уверены, сделали ли вы 2 дозы вакцины MMR, попросите своего терапевта проверить вашу историю прививок.
Если вы не принимали обе дозы или нет записи, вам следует попросить вакцину, когда вы пойдете на 6-недельный послеродовой осмотр после родов. Это защитит вас при любых будущих беременностях.
Это защитит вас при любых будущих беременностях.
Вакцину MMR нельзя вводить во время беременности.
ИППП во время беременности
Число инфекций, передаваемых половым путем (ИППП), растет, и хламидиоз является наиболее распространенным видом.
ИППП часто протекают бессимптомно, поэтому вы можете не знать, есть ли они у вас.Однако многие ИППП могут повлиять на здоровье вашего ребенка как во время беременности, так и после родов.
Если у вас есть основания полагать, что у вас или вашего партнера может быть ИППП, как можно скорее пройдите обследование. Вы можете спросить у своего терапевта или акушерки. При желании вы можете обратиться в клинику мочеполовой медицины (ГУМ) или в клинику сексуального здоровья. Конфиденциальность гарантирована.
Найдите ближайший к вам центр сексуального здоровья, в том числе ГУМ или клиники сексуального здоровья.
Если вам меньше 25 лет, вы также можете посетить центр Brook для получения бесплатной конфиденциальной консультации или обратиться в Национальную программу скрининга на хламидиоз для проведения бесплатного конфиденциального теста. Вы также можете заказать бесплатный тест на хламидиоз онлайн.
Вы также можете заказать бесплатный тест на хламидиоз онлайн.
Токсоплазмоз во время беременности
Вы можете заразиться токсоплазмозом при контакте с кошачьими фекалиями. Если вы беременны, инфекция может нанести вред вашему ребенку, поэтому примите меры предосторожности — узнайте, как предотвратить токсоплазмоз. Большинство женщин перенесли инфекцию до беременности и будут иметь иммунитет.
Если вы считаете, что подвергались риску, обсудите это со своим терапевтом, акушеркой или акушером.
Если вы заразились во время беременности, доступно лечение токсоплазмоза. Это может снизить риск заражения ребенка. Если ребенок действительно инфицирован, лечение может снизить риск повреждения.
Вирус Зика
Есть свидетельства того, что вирус Зика вызывает врожденные дефекты, если женщина заражается им во время беременности. В частности, это может привести к аномально маленькой голове у ребенка (микроцефалия).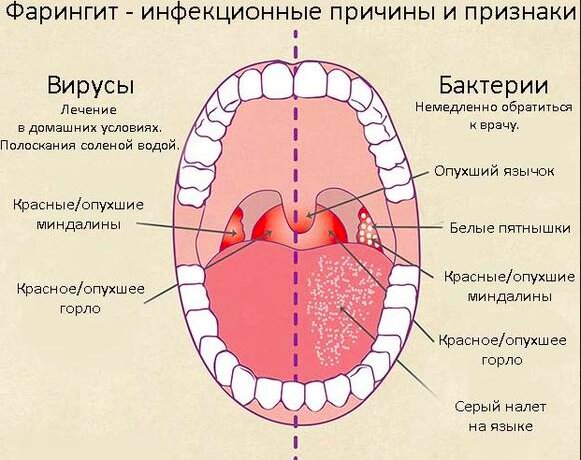
Зика в Великобритании не встречается в природе.Перед поездкой проконсультируйтесь по вопросам здоровья, если вы планируете поехать в пострадавший регион, например:
- Южная или Центральная Америка
- Карибский бассейн
- Юго-Восточная Азия
- Тихоокеанский регион — например, Фиджи
Рекомендуется чтобы беременные женщины откладывали несущественные поездки в районы повышенного риска. Посмотрите список стран от A до Я GOV.UK и их уровень риска заражения вирусом Зика, чтобы узнать, какие из них затронуты.
Зика распространяется москитами. Вы можете снизить риск укусов комаров, используя репеллент от насекомых и надев свободную одежду, закрывающую руки и ноги.
Тонзиллит (острый и хронический). Симптомы и лечение
Тонзиллит — это воспаление, вызванное инфекцией миндалин. Фарингит — это воспаление ротоглотки, но не миндалин. Миндалины имеют тенденцию к атрофии в раннем взрослом возрасте. При ларингите есть несколько видимых признаков инфекции, но с болезненностью внизу горла, часто связанной с хриплым голосом.
Эпидемиология
- Это очень распространенное заболевание, наиболее часто встречающееся у детей в возрасте 5-10 лет и молодых людей в возрасте от 15 до 25 лет.
- Врач общей практики со списком из 2 000 пациентов может ожидать около 120 случаев ангины в год со значительными сезонными колебаниями — см. Отдельную статью о боли в горле [1] .
- Шотландская межвузовская сеть рекомендаций (SIGN) предполагает, что только 1 пациент из 18 с болью в горле обратится за консультацией к [2] .
Факторы риска
К ним относятся иммунодефицит и семейный анамнез тонзиллита или атопии.
Презентация
Симптомы
- Боль в горле иногда бывает сильной и может длиться более 48 часов вместе с болью при глотании.
- Боль может относиться к ушам.
- Маленькие дети могут жаловаться на боли в животе.
- Головная боль.
- Потеря голоса или изменения голоса.
Признаки
- Горло покраснело, миндалины опухшие, на них может быть налет или белые пятна гноя.

- Возможно высокая температура.
- Увеличение регионарных лимфатических узлов.
- Классический стрептококковый тонзиллит имеет острое начало, головную боль, боль в животе и дисфагию.
- При осмотре: сильная эритема миндалин и глотки, желтый экссудат и болезненные увеличенные передние шейные железы.
Тонзиллит, как правило, неправильно диагностируется, что приводит к неправильному лечению антибиотиками.
Дифференциальный диагноз
- Если боль в горле вызвана вирусной инфекцией, симптомы обычно мягче и часто связаны с простудой.
- Если из-за заражения вирусом Коксаки, на миндалинах и нёбе образуются маленькие волдыри.Через несколько дней появляются волдыри, за которыми следует струп, который может быть очень болезненным.
- Инфекционный мононуклеоз (железистая лихорадка) чаще всего поражает подростков. Они могут плохо себя чувствовать с очень большими гнойными миндалинами и продолжительной летаргией. Увеличенная селезенка описывается классически и встречается редко.

- Инфекция, вызванная вирусом простого герпеса (ВПГ), особенно у подростков и молодых людей.
- При стрептококковой инфекции миндалины часто опухают и покрываются налетом, а горло болит.У больного повышенная температура, неприятный запах изо рта, он может чувствовать себя очень плохо. Различия различны, и при осмотре невозможно сказать, является ли инфекция вирусной или бактериальной.
- Эпиглоттит требует немедленной госпитализации.
- Могут быть вовлечены необычные бактерии, в том числе гонококковая инфекция.
- Одностороннее увеличение миндалин может указывать на злокачественность.
- ВИЧ-инфекция нередко проявляется с ЛОР-симптомами, особенно у детей.Наиболее частыми проявлениями являются шейная лимфаденопатия, кандидоз полости рта и пищевода и средний отит.
Исследования
- Не рекомендуется регулярно проводить мазки из зева и экспресс-тесты на антигены.
- В некоторой степени обоснован аргумент о том, что мазки не различают инфекцию и носительство [3] .

- SIGN заявляет, что экспресс-тесты на антиген выявляют присутствие стрептококкового антигена группы А в мазке из горла в течение нескольких минут, но они имеют низкую чувствительность и мало влияют на принятие решения о назначении препарата. [2] .
- У подростка или молодого взрослого с неприятной болью в горле вполне может быть железистая лихорадка. Может быть показан анализ крови Пола-Баннелла или аналогичный.
Срочные анализы крови, в том числе FBC, должны быть организованы для любого пациента, у которого есть подозрения на иммунодефицит. Убедитесь, что пациент не принимает лекарство, которое может вызвать агранулоцитоз.
Диагностические критерии
Культура бета-гемолитического стрептококка группы А (ГАМК) неэффективна в качестве диагностического критерия, так как она слишком медленная и не позволяет дифференцировать инфекцию и носительство.Можно использовать четыре критерия центра [2] :
- История лихорадки.

- Тонзиллярный экссудат.
- Нет кашля.
- Болезненная передняя шейная лимфаденопатия.
Пациенты с одним из этих критериев или без них вряд ли будут иметь ГАМ. Рассмотрение назначения антибиотиков следует ограничить пациентами с тремя или четырьмя критериями [1] .
Менеджмент
[2, 3]Немедикаментозный
- Инфекции верхних дыхательных путей довольно заразны, поэтому людям с такими инфекциями следует избегать социальных контактов и держаться подальше от работы, особенно если они плохо себя чувствуют.
- Объяснение с заверением, что это самоограничивающееся состояние, является достаточным советом по ведению некоторых пациентов.
- Полоскания горла полезны, но нет доказательной базы, подтверждающей их использование.
- «Бдительное ожидание» подходит для детей с легкой повторяющейся болью в горле.
Лекарства
- Жаропонижающие анальгетики, такие как парацетамол и ибупрофен, представляют ценность.

- Для большинства пациентов антибиотики мало влияют на продолжительность состояния или тяжесть симптомов.Национальный институт здравоохранения и передового опыта (NICE) предлагает, чтобы показания к антибиотикам включали [1] :
- Признаки выраженного системного расстройства, вторичного по отношению к острой ангине.
- Односторонний перитонзиллит.
- История ревматической лихорадки.
- Повышенный риск острой инфекции (например, у ребенка с сахарным диабетом или иммунодефицитом).
- Острый тонзиллит с тремя или более критериями Центора (см. «Диагностические критерии» выше).
- NICE рекомендует рассматривать резервный рецепт на антибиотик в качестве варианта лечения со следующей рекомендацией: [4] :
- Антибиотик не нужен немедленно.
- Использование резервного рецепта, если симптомы не начнут улучшаться в течение 3-5 дней или если они быстро или значительно ухудшаются в любое время.
- Обращение за медицинской помощью при быстром или значительном ухудшении симптомов или при системном очень плохом самочувствии.

- У пациентов с инфекционным мононуклеозом (железистой лихорадкой), требующих госпитализации, кортикостероиды могут иметь значение, когда боль и отек угрожают дыхательным путям или когда имеется очень серьезная дисфагия [2] .
Использование антибиотиков
Обзоры литературы подтверждают, что антибиотики не приносят пользы большинству пациентов с ангиной, что «количество, необходимое для лечения», требует консервативного подхода в развитых странах и что их следует использовать для конкретных целей. клинические сценарии.
Антибиотики относительно эффективны при лечении боли в горле. Однако абсолютные преимущества скромны. Защита страдающих ангиной от гнойных и негнойных осложнений в странах с высоким уровнем дохода требует лечения многих пациентов антибиотиками, чтобы помочь одному пациенту. Это количество, необходимое для получения лечения, может быть ниже в странах с низким уровнем дохода. Антибиотики сокращают продолжительность симптомов примерно на 16 часов [5] .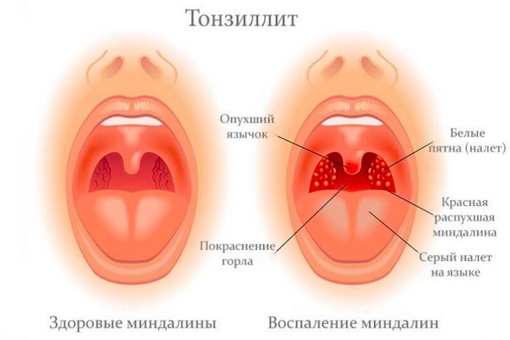
Выбор антибиотика
Антибиотик выбора — 5-10-дневный курс феноксиметилпенициллина.Первыми альтернативными препаратами для лечения аллергии или непереносимости пенициллина являются кларитромицин или эритромицин [4] . Следует избегать применения амоксициллина, если есть вероятность железистой лихорадки. При аллергии на пенициллин рекомендуется 10-дневный курс кларитромицина [6] .
Критерии направления
[3] Организовать госпитализацию, срочность которой определяется клиническим заключением, для любого, у кого есть:- Проблемы с дыханием.
- Клиническое обезвоживание.
- Перитонзиллярный абсцесс или целлюлит, парафарингеальный абсцесс, заглоточный абсцесс или синдром Лемьера (поскольку существует риск нарушения дыхательных путей или разрыва абсцесса).
- Признаки выраженного системного заболевания или сепсиса.
- Предполагаемая редкая причина, такая как болезнь Кавасаки, дифтерия или иерсиниальный фарингит.

NICE рекомендует это людям с тяжелым рецидивирующим тонзиллитом (частота более семи эпизодов в год в течение одного года, пять эпизодов в год в течение двух лет или три эпизода в год в течение трех лет, и для которых нет другого объяснения рецидивирующие симптомы) рекомендуется направление к специалисту по уху, носу и горлу, поскольку тонзиллэктомия может принести пользу в этой группе.
Хирургическое
Тонзиллэктомия остается очень распространенной операцией ЛОР. Две трети тонзиллэктомий в Великобритании выполняются детям [7] .Миндалины — важная лимфатическая ткань, которая защищает верхние дыхательные пути. Однако рецидивирующая инфекция меняет эту ситуацию, и хронический тонзиллит может превратить ткань миндалин в очаг для анаэробных бактерий. Тонзиллэктомия может помочь изменить бактериальный профиль ротоглотки до более нормального [8] .
Тонзиллэктомия может помочь изменить бактериальный профиль ротоглотки до более нормального [8] .
Компания SIGN разработала собственные критерии тонзиллэктомии для детей и взрослых, а именно: [2] :
- Боли в горле вызваны острым тонзиллитом.
- Приступы боли в горле выводят из строя и мешают нормальному функционированию.
- Семь или более хорошо документированных, клинически значимых, должным образом леченных ангины в предыдущем году; или
- Пять или более таких эпизодов в каждом из предшествующих двух лет; или
- Три или более таких эпизода в каждый из предшествующих трех лет.
Шестимесячный период бдительного ожидания уместен у пациентов, для которых нет четких показаний к операции.
Используемые хирургические методы [9]
- Холодное оружие — это традиционный метод, который включает удаление миндалин тупым рассечением с последующим гемостазом с помощью лигатур.

- Диатермия — использует радиочастотную энергию, воздействующую непосредственно на ткань. Он может быть биполярным (ток проходит между двумя кончиками щипцов) или монополярным (ток проходит между кожей щипцов и пластиной, прикрепленной к коже пациента). Вырабатываемое тепло можно использовать для отделения миндалин от стенки глотки, а также для стимуляции гемостаза. Диатермия иногда используется как дополнение к хирургии холодным оружием для достижения гемостаза.
- Кобляция — это пропускание биполярного электрического тока радиочастоты через физиологический раствор.Образовавшееся плазменное поле ионов натрия можно использовать для рассечения ткани, разрывая межклеточные связи и вызывая испарение ткани. Этот метод генерирует меньше тепла, чем диатермия.
Тонзиллэктомия эффективна для уменьшения количества эпизодов боли в горле и количества дней с ангиной у детей. Прибыль более заметна у тех, кто наиболее серьезно пострадал. Однако эффект скромный. Хотя удаление миндалин предотвратит тонзиллит, влияние фарингита на боль в горле гораздо менее предсказуемо [10] .
Осложнения
Прогноз
Средняя продолжительность острого тонзиллита составляет одну неделю [1] .
Одно исследование показало, что если тонзиллэктомия все-таки должна выполняться у детей, она дает положительное и устойчивое повышение «качества жизни, связанного со здоровьем».
Профилактика
Отказ от курения для родителей: дети курящих родителей имеют повышенную распространенность инфекций верхних дыхательных путей, хрипов, астмы и инфекций нижних дыхательных путей [14] .
Пятая болезнь и беременность
Что такое пятая болезнь?
Пятая болезнь (также называемая инфекционной эритемой) — распространенное детское заболевание. У детей это начинается с симптомов простуды, за которыми следует сыпь. Его называют пятой болезнью, потому что много лет назад она заняла пятое место в списке распространенных кожных высыпаний у детей. Если у вас пятая болезнь в детстве, вы не сможете заболеть снова.
Если вы заразитесь пятой болезнью во время беременности, она обычно не вызывает проблем. Вы можете передать его своему ребенку во время беременности, что может вызвать выкидыш или мертворождение. Но это редко. Около половины всех беременных женщин невосприимчивы к пятой болезни, потому что они перенесли ее в прошлом.
Вы можете передать его своему ребенку во время беременности, что может вызвать выкидыш или мертворождение. Но это редко. Около половины всех беременных женщин невосприимчивы к пятой болезни, потому что они перенесли ее в прошлом.
Что вызывает пятое заболевание?
Вирус под названием парвовирус B19 вызывает пятое заболевание. Пятое заболевание распространяется легко, как простуда. Вы можете заразиться этим путем рукопашного контакта с инфицированным человеком или через жидкости из носа, рта и горла, которые распространяются через кашель или чихание инфицированного человека.Пятое заболевание также может передаваться через кровь, поэтому вы можете передать его своему ребенку во время беременности. Вспышки пятой болезни наиболее распространены среди детей зимой и весной, но заразиться может любой человек в любое время года.
Какие проблемы может вызвать пятая болезнь при беременности?
Пятая болезнь обычно не вызывает проблем у беременных женщин и их детей, но может влиять на то, как организм вырабатывает эритроциты.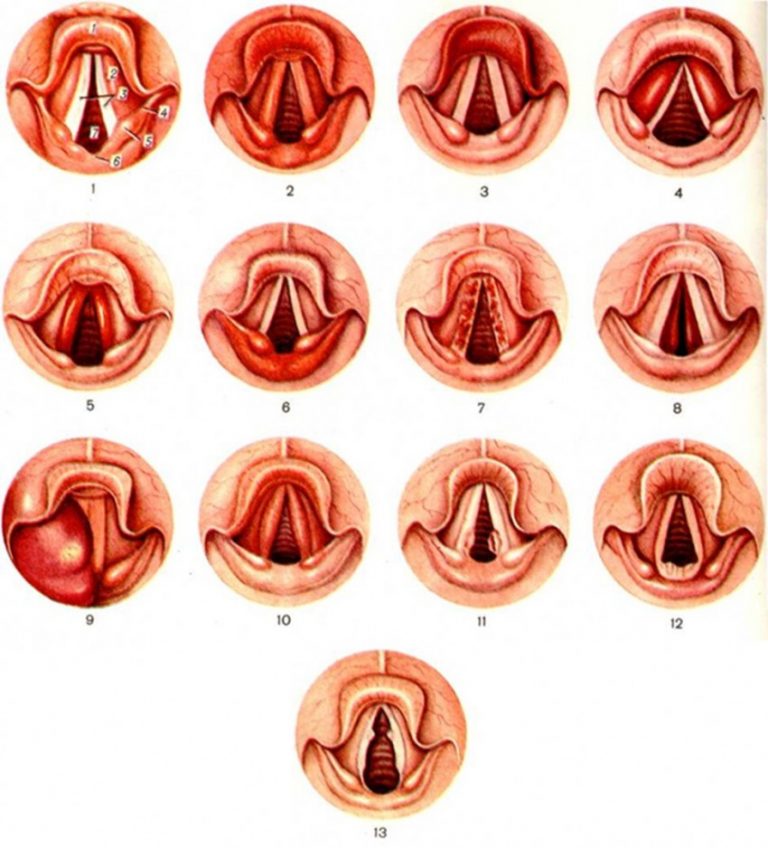 Красные кровяные тельца переносят кислород по всему телу.У вас могут быть осложнения от пятой болезни, если у вас:
Красные кровяные тельца переносят кислород по всему телу.У вас могут быть осложнения от пятой болезни, если у вас:
- Серповидно-клеточная анемия. Серповидно-клеточная анемия — наиболее распространенная форма серповидно-клеточной анемии (также называемая ВСС). ВСС — это состояние, при котором красные кровяные тельца в вашем теле имеют форму серпа (например, буквы С). У здорового человека красные кровяные тельца круглые и гибкие. Они легко текут в кровь. У человека с SCD есть жесткие эритроциты, которые могут блокировать кровоток. Это может вызвать боль, инфекции, повреждение органов и инсульт.
- Слабая иммунная система из-за рака (например, лейкоза крови) или ВИЧ-инфекции. ВИЧ — вирус иммунодефицита человека. Это вирус, атакующий иммунную систему организма. Со временем ВИЧ может разрушить клетки иммунной системы, так что он не сможет защитить организм. Когда это происходит, ВИЧ может привести к СПИДу (синдром приобретенного иммунодефицита).

Если вы заразились пятой болезнью во время беременности, вирус может затруднить выработку эритроцитов у вашего ребенка.В редких случаях это может привести к тяжелой анемии, которая может вызвать:
- Водянка плода. Это скопление жидкости в теле вашего ребенка. Водянка может вызвать сердечную недостаточность и смерть.
- Выкидыш. Это когда ребенок умирает в утробе матери до 20 недели беременности.
- Мертворождение. Это когда ребенок умирает в утробе матери после 20 недель беременности.
Подобные серьезные проблемы возникают менее чем у 1 из 20 (5 процентов) женщин, инфицированных во время беременности.Обычно они случаются в первой половине беременности.
Кто рискует заболеть пятой болезнью?
Пятое заболевание часто встречается у детей от 5 до 15 лет. Люди с маленькими детьми и те, кто работает с детьми (например, воспитатели и учителя), наиболее подвержены пятой болезни. Если у ребенка в вашем доме пятое заболевание, вероятность того, что другой член семьи, не болевший инфекцией, составляет 1 из 2 (50 процентов). Помните, что если вы переболели пятой болезнью, вы больше не заразитесь.
Помните, что если вы переболели пятой болезнью, вы больше не заразитесь.
Каковы признаки и симптомы пятой болезни?
Признаки заболевания — это то, что другие люди могут видеть или знать о вас, например, у вас сыпь или вы кашляете. Симптомы — это то, что вы чувствуете сами, чего не могут увидеть другие, например, боль в горле или головокружение. Признаки и симптомы пятой болезни обычно появляются через 4–14 дней после заражения.
Признаки и симптомы пятой болезни обычно легкие и могут включать:
- Сыпь на лице, иногда называемая сыпью по щеке.Сыпь чаще всего встречается у детей младше 10 лет. Сыпь часто распространяется на руки, ноги и туловище. Это может длиться от 1 до 3 недель. Ребенок с пятой болезнью наиболее заразен до появления сыпи и не заразен после появления сыпи.
- Лихорадка
- Насморк, боль в горле и опухшие железы
- Головная боль
- Диарея
- Боль в суставах или опухшие суставы, особенно у подростков старшего возраста и взрослых.
 Пятое заболевание чаще всего поражает руки, запястья, колени и лодыжки.
Пятое заболевание чаще всего поражает руки, запястья, колени и лодыжки. - Красные глаза
Примерно каждый пятый человек (20 процентов), инфицированный пятой болезнью, не имеет никаких признаков или симптомов.
Если вам кажется, что вы контактировали с пятой болезнью или у вас есть признаки или симптомы, немедленно сообщите об этом своему врачу. Если у вас есть сыпь, ваш врач может диагностировать пятое заболевание во время медицинского осмотра. Если у вас нет сыпи, врач может проверить вашу кровь на наличие инфекции.
Как лечится пятая болезнь?
Пятая болезнь обычно протекает в легкой форме и проходит сама по себе.Если вы беременны и страдаете пятой болезнью, ваш лечащий врач внимательно следит за вашей беременностью, чтобы выявить проблемы с ребенком. Если у вашего ребенка пятое заболевание, скорее всего, инфекция пройдет сама по себе. Ваш поставщик медицинских услуг проверяет здоровье вашего ребенка во время плановых дородовых осмотров.
Ваш врач может порекомендовать вам пройти ультразвуковое обследование, чтобы проверить здоровье вашего ребенка. Ультразвук — это пренатальный тест, который использует звуковые волны и экран компьютера, чтобы показать изображение вашего ребенка в утробе матери.Если УЗИ показывает, что у вашего ребенка проблемы, ваш врач может порекомендовать амниоцентез (также называемый амнио) для подтверждения инфекции. Амниоцентез — это пренатальный тест, в ходе которого берется околоплодная жидкость из окружающей среды вашего ребенка в матке (также называемой маткой). Жидкость проверяется на наличие определенных заболеваний у вашего ребенка.
Если ультразвуковое исследование показывает, что у вашего ребенка водянка плода, ваш врач может использовать процедуру, называемую кордоцентез, чтобы выяснить, насколько серьезна анемия у вашего ребенка.Для этого теста ваш врач вводит тонкую иглу в вену пуповины, чтобы взять небольшой образец крови вашего ребенка. Если у вашего ребенка тяжелая анемия, ваш врач может вылечить ее, сделав переливание крови (новой крови) через пуповину. В большинстве случаев анемия не тяжелая.
В большинстве случаев анемия не тяжелая.
Если у вашего ребенка водянка плода в третьем триместре, вам может потребоваться стимуляция родов, чтобы родить раньше, для здоровья вашего ребенка. Стимуляция родов (также называемая индукцией родов) — это когда ваш врач дает вам лекарства или использует другие методы, чтобы начать роды.
Как уберечься от пятой болезни во время беременности?
Чтобы защитить себя от пятой болезни:
- Часто мойте руки водой с мылом, особенно после того, как находитесь рядом с детьми.
- Осторожно выбросьте использованные детьми салфетки и сразу вымойте руки.
- Не делитесь едой и напитками с другими людьми.
- Избегайте тесного контакта с больными людьми.
Последний раз отзыв: декабрь 2018 г.
Беременность и COVID-19: что нужно знать, если вы беременны
Пандемия COVID-19 вызвала много беспокойства за последние несколько месяцев, особенно среди беременных женщин. Беременность может быть стрессовой даже в лучшие времена, и я знаю, что новый коронавирус вызывает у моих пациенток серьезное напряжение.
Беременность может быть стрессовой даже в лучшие времена, и я знаю, что новый коронавирус вызывает у моих пациенток серьезное напряжение.
Каждый делает все возможное, чтобы оставаться дома и оставаться в безопасности, но новая информация появляется ежедневно, и уследить за ней может быть сложно.
Вот что вам нужно знать во время беременности во время COVID-19.
Вам следует принять дополнительные меры предосторожностиЛюди старше 65 лет или лица с сопутствующими заболеваниями, такими как заболевание легких, тяжелая астма, болезнь сердца, ослабленная иммунная система, ожирение, диабет, заболевание почек или печени, подвергаются более высокому риску тяжелого заболевания от COVID-19. .
Мы не знаем, имеют ли здоровые беременные женщины больше шансов инфицирования или тяжелого заболевания COVID-19, чем население в целом. Пока что, похоже, они подвергаются такому же риску, как и небеременные взрослые. Однако другие вирусы верхних дыхательных путей, такие как грипп, могут вызывать более тяжелые заболевания у беременных, поэтому вам все равно следует принимать меры предосторожности.
Кроме того, не представляется, что передача вируса от матери к ребенку во время беременности, хотя существует риск того, что мать может передать COVID-19 своему ребенку вскоре после родов.
Как обезопасить себя и своего ребенкаЕсли вы беременны, старайтесь как можно дольше оставаться дома и вдали от больных.
Если возможно, вам и вашему работодателю следует подумать о плане работы на дому для вас. Ваш врач может помочь задокументировать важность работы из дома. Если вы не можете работать из дома, ваш работодатель должен следовать рекомендациям по безопасности сотрудников Центров по контролю и профилактике заболеваний (CDC).
Вам также следует:
- Ограничьте количество ненужных покупок и поездок
- Избегайте ненужных посетителей
- Ежедневно очищайте в доме подходящие дезинфицирующие средства поверхности, к которым часто прикасаются, включая телефоны и клавиатуры, дверные ручки, выключатели света, смесители, столы и столешницы.

Если вы все-таки выходите из дома, держитесь на расстоянии шести футов от других, практикуйте надлежащее мытье рук и не касайтесь своего лица.CDC также рекомендует носить тканевую маску для защиты других. Я сделал несколько тканевых масок для нашей клиники — после трех дней борьбы со швейной машинкой. Вы также можете сделать простую маску из разрезанной футболки, банданы или шарфа без швейной машинки.
Что делать, если у вас симптомы COVID-19Симптомы COVID-19 могут варьироваться от легких до тяжелых, и симптомы могут появиться через 2–14 дней после контакта с вирусом.
Легкие симптомы включают сухой кашель, легкую одышку, жар и озноб.Менее распространенные симптомы включают головные боли, мышечные боли, потерю вкуса или запаха, боль в горле, насморк и диарею.
Тяжелые симптомы, такие как сильная одышка, боль в груди, новое замешательство, сильная слабость или посинение губ или лица, являются неотложными. Позвоните в службу 911 или обратитесь в ближайшее отделение неотложной помощи, если вы или ваш любимый человек испытываете эти серьезные симптомы.
В Houston Methodist люди с тяжелыми симптомами, требующими госпитализации, проходят тестирование в отделении неотложной помощи, в то время как люди с более легкими симптомами, которые, вероятно, можно лечить дома, проходят тестирование в амбулаторных условиях.Если у вас легкие симптомы, не обращайтесь непосредственно к врачу. Вместо этого позвоните заранее или рассмотрите возможность использования Houston Methodist Virtual Emergency Care.
Если у вас есть симптомы, вам следует изолировать дома — оставаться дома, если вам не нужна медицинская помощь. Если вам нужна медицинская помощь, заранее позвоните в кабинет врача, наденьте маску и избегайте общественного транспорта. Находясь дома, по возможности оставайтесь в отдельной комнате вдали от семьи и желательно использовать отдельную ванную комнату. Вам также следует избегать совместного использования личных вещей, таких как посуда, постельное белье и полотенца, и регулярно дезинфицировать поверхности, к которым часто прикасаются.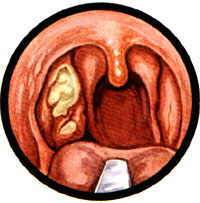 Если вам нужно быть рядом с семьей, наденьте маску. Убедитесь, что вы отдыхаете, избегаете обезвоживания и поддерживаете связь со своим врачом.
Если вам нужно быть рядом с семьей, наденьте маску. Убедитесь, что вы отдыхаете, избегаете обезвоживания и поддерживаете связь со своим врачом.
Houston Methodist предлагает своим пациентам виртуальные видеосеансы, чтобы ограничить контакт пациентов как с беременными, так и с небеременными.
Для наших беременных мы обычно чередуем видеосещения с визитами в офис. Мы также стараемся по возможности увеличивать время между личными визитами.Естественно, некоторые посещения должны быть в офисе из-за лабораторных работ, плановой вакцинации, цервикальных осмотров и мониторинга плода, особенно в третьем триместре.
Беременным пациентам, которые проходят видеосмотр, рекомендуется приобрести манжету для измерения кровяного давления, чтобы контролировать свое кровяное давление. В местную аптеку можно отправить рецепт, чтобы покрыть это страховкой. Мы также рекомендуем нашим пациентам приобрести фетальный допплер, чтобы проверить сердцебиение вашего ребенка. Однако, если вы можете чувствовать движения ребенка, в этом нет необходимости. Вы можете приобрести фетальный допплер в различных интернет-магазинах. Мы рекомендуем вам проверять свое кровяное давление, вес и сердцебиение ребенка до или во время видеосмотра с вашим акушером.
Однако, если вы можете чувствовать движения ребенка, в этом нет необходимости. Вы можете приобрести фетальный допплер в различных интернет-магазинах. Мы рекомендуем вам проверять свое кровяное давление, вес и сердцебиение ребенка до или во время видеосмотра с вашим акушером.
Когда вам действительно нужно посетить клинику, мы рекомендуем вам оставлять посетителей дома или в машине, чтобы снизить потенциальное воздействие коронавируса на персонал и других пациентов. Если вы инвалид или нуждаетесь в помощи, вам может помочь один посетитель.
При посещении наших клиник знайте, что мы принимаем дополнительные меры предосторожности, чтобы обеспечить вашу безопасность, в том числе:
- Проверка всех сотрудников, пациентов и необходимых посетителей перед входом
- Требование, чтобы все пациенты и сотрудники носили маски
- Практика социального дистанцирования в залах ожидания и сокращение времени ожидания в зале ожидания
- Поощрение пациентов к предварительному заполнению регистрационных документов онлайн
- Тщательная уборка всех смотровых кабинетов, ванных комнат и мест ожидания в течение дня
Если вы обеспокоены тем, что можете заразиться COVID-19 или думаете, что заразились, пожалуйста, позвоните в офис до вашего визита. Возможно, ваш визит нужно будет изменить на видеопосещение или перенести.
Возможно, ваш визит нужно будет изменить на видеопосещение или перенести.
Ссылки по теме:
Болезнь и грипп во время беременности
Будучи будущей мамой, меньше всего хочется беспокоиться о боли в горле и гриппе во время беременности. Но, к сожалению, болезнь во время беременности — не редкость, поскольку иммунная система вашего организма работает медленнее, чтобы позволить вашему ребенку расти.
Боль в горле, грипп и ваш ребенок
Поскольку во время беременности ваша иммунная система слабее, такие болезни, как грипп, могут иметь большее влияние на ваше здоровье и здоровье вашего ребенка.У беременных женщин грипп может вызвать осложнения , такие как высокая температура и пневмония, которые могут подвергнуть вашего ребенка риску преждевременных родов и врожденных дефектов.
Во время беременности типичные симптомы гриппа включают жар, усталость, боль в горле, озноб, болезненность, заложенность или насморк и даже рвоту и диарею. Для большинства будущих мам симптомы на этом заканчиваются, и их можно легко вылечить домашними средствами, такими как:
Для большинства будущих мам симптомы на этом заканчиваются, и их можно легко вылечить домашними средствами, такими как:
Обильное питье и другие прозрачные жидкости без кофеина.
Использование в доме увлажнителя для поддержания влажности воздуха.
Полоскание горла соленой водой для облегчения дискомфорта, вызванного болью в горле.
Больше отдыхать.
Сон с дополнительной подушкой под головой для облегчения заложенности носа.
Очистите носовые ходы путем вдыхания пара или с помощью назального аспиратора.
Использование немедикаментозных солевых спреев для увлажнения носовых ходов.
Применение горячих или холодных компрессов к перегруженным болезненным носовым пазухам.

Регулярно принимать витамины для беременных и есть много продуктов, богатых витаминами и питательными веществами.
Однако другие могут испытывать более серьезные симптомы, например:
Высокая температура, не поддающаяся лечению ацетаминофеном
Сильная рвота
Головокружение или спутанность сознания
Боль или давление в груди или животе
Кровянистая слизь
Затрудненное дыхание или одышка
Если вы беременны и заметили какой-либо из этих симптомов, немедленно обратитесь за неотложной медицинской помощью.
Если вы беременны (или думаете, что беременны) и подозреваете, что у вас простуда или грипп, всегда рекомендуется обратиться к медицинскому работнику в местном отделении Fastmed , чтобы обсудить ваши симптомы. Он или она может порекомендовать пройти обследование, чтобы убедиться, что вы и ваш ребенок будете в хорошем состоянии.
Он или она может порекомендовать пройти обследование, чтобы убедиться, что вы и ваш ребенок будете в хорошем состоянии.
Общие сведения о беременности и постназальном кровотечении
Приветствовать крошечного нового члена семьи в своей семье может быть одним из самых захватывающих событий в жизни.В то же время беременность часто сказывается на здоровье женщины. Одной из наименее обсуждаемых проблем со здоровьем, которые сопровождают беременность, является повышенный риск развития постназальных выделений. Постназальные выделения во время беременности на самом деле довольно распространены; 30% женщин страдают хроническими проблемами носовых пазух во время беременности.
Почему беременность вызывает проблемы с носовыми пазухами? Что можно сделать для облегчения симптомов? Получите факты, которые должна знать каждая будущая мама!
Почему постназальный капель и беременность происходят одновременно
Вы когда-нибудь испытывали дискомфортное ощущение невозможности очистить слизь, скопившуюся в задней части горла? Такое плачевное состояние — состояние, известное как постназальное выделение. К сожалению, беременные женщины чрезвычайно восприимчивы к развитию постназального подтекания. На самом деле, развитие постназальных капель во время беременности настолько распространено, что имеет собственное название: ринит беременности .
К сожалению, беременные женщины чрезвычайно восприимчивы к развитию постназального подтекания. На самом деле, развитие постназальных капель во время беременности настолько распространено, что имеет собственное название: ринит беременности .
Между беременностью и постназальным выделением существует тесная связь. Во время беременности организм вырабатывает чрезмерное количество слизи, которая выводится через нос. К сожалению, избыток слизи может закупорить носовые пазухи и начать стекать в горло, вызывая раздражение.Как будто надоедливого дренажа было недостаточно, постназальное выделение жидкости может вызвать хроническую заложенность носа, хриплый кашель, головные боли после носовых капель и боль в горле.
Ухаживать за «нормальной» инфекцией носовых пазух достаточно сложно, но это во время беременности сопряжено с определенными трудностями. Приток гормонов во время беременности делает женскую иммунную систему очень чувствительной, что, в свою очередь, может вызвать у беременных более сильные, чем обычно, воспаление и застойные явления. Симптомы могут усугубиться, если беременная страдает ранее существовавшей сезонной аллергией или хроническим синуситом.
Симптомы могут усугубиться, если беременная страдает ранее существовавшей сезонной аллергией или хроническим синуситом.
Безопасное лечение носовых пазух при постназальном кровотечении во время беременности
Обычные синуситы и лечение постназальных капель, такие как противоотечные средства, лекарства от аллергии и антибиотики, могут быть запрещены во время беременности. Тем не менее, беременные женщины могут избавиться от симптомов носовых пазух.
- Избегайте аллергенов : прием лекарств от аллергии может быть опасен для беременных, но это не значит, что у них нет других вариантов. Избегайте аллергии в помещении и на улице, чтобы не вызвать срабатывания иммунной системы.Если возможно, купите воздушный фильтр HEPA, чтобы поддерживать чистоту и отсутствие аллергии в помещении.
- Сохраняйте активность : С одобрения врача продолжайте выполнять легкие упражнения. Упражнения могут помочь уменьшить симптомы ринита при беременности.

- Измените диету : Во время беременности организм женщины гораздо чаще испытывает симптомы кислотного рефлюкса, который может ухудшить постназальный кровоток. Избегайте кислотного рефлюкса и сопутствующей боли в носовых пазухах, избегая очень кислых продуктов, таких как шоколад, фруктовые соки или напитки, содержащие кофеин.
Добейтесь здоровых носовых пазух до и после беременности в Kaplan Sinus Relief
Если вы или ваш близкий планируете забеременеть в ближайшем будущем, сейчас самое время решить уже существующие проблемы с носовыми пазухами. Эффективные методы лечения, такие как баллонная синупластика, могут на годы устранять проблемы с носовыми пазухами. Точно так же, если ваши проблемы с носовыми пазухами не исчезли после беременности, возможно, пришло время искать долгосрочного облегчения.
Беременны ли вы до беременности, после беременности или в настоящее время, Kaplan Sinus Relief может помочь вам найти истинное облегчение носовых пазух прямо здесь, в Хьюстоне.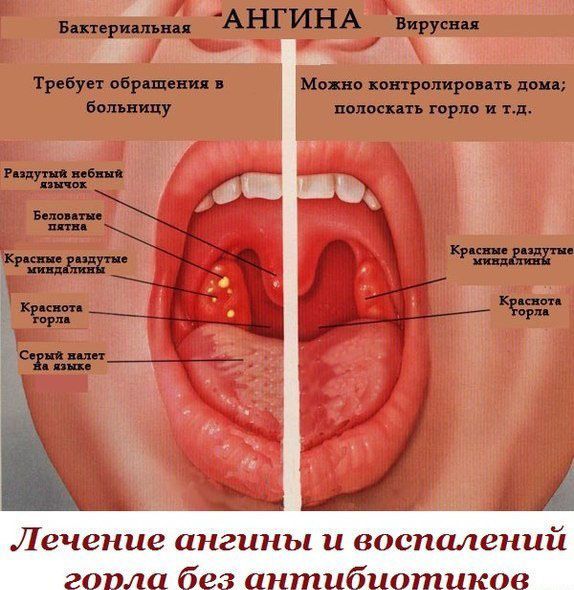 Чтобы найти подходящее для вас лечение, свяжитесь с нами сегодня, чтобы записаться на прием.
Чтобы найти подходящее для вас лечение, свяжитесь с нами сегодня, чтобы записаться на прием.
CDC призывает проявлять бдительность к беременным женщинам с симптомами гриппа
12 мая 2009 г. (Новости CIDRAP) — Беременные женщины, у которых подтверждена, вероятна или подозревается инфекция нового гриппа h2N1, должны получать противовирусное лечение в течение 5 дней, Центры США по контролю за заболеваниями и Профилактика (CDC) говорится сегодня в подробном отчете о трех беременных женщинах, у которых было заболевание, одна из которых умерла.
В ходе надзора за новой вспышкой гриппа CDC собирает информацию об инфекциях у беременных женщин.По состоянию на 10 мая зарегистрировано 20 случаев заболевания, в том числе 15 подтвержденных и 5 вероятных. CDC опубликовал свои выводы по трем случаям в еженедельном отчете о заболеваемости и смертности (MMWR) Dispatch .
Энн Шухат, доктор медицины, временный заместитель директора программы CDC по науке и общественному здравоохранению, заявила сегодня на брифинге для СМИ, что CDC выделяет случаи, чтобы напомнить медицинским работникам и общественности, что беременные женщины подвержены более высокому риску осложнений гриппа, таких как пневмония и обезвоживание, и что агентство видит некоторые серьезные осложнения у беременных женщин, инфицированных новым вирусом h2N1.
«Мы хотим рассказать всем о быстром противовирусном лечении», — сказала она.
Первый из трех отчетов о болезни в сегодняшней депеши MMWR , по всей видимости, описывает женщину из Техаса, которая была зарегистрирована как вторая в стране новая смерть от гриппа h2N1. 33-летняя женщина была на 35 неделе беременности и имела однодневный анамнез миалгии, сухого кашля и субфебрильной температуры, когда ее осмотрел 15 апреля акушер. У нее был псориаз и легкая астма, но она не принимала лекарства от этого заболевания.
Через четыре дня она обратилась в отделение неотложной помощи с обострением одышки, лихорадки и кашля. Во время посещения у женщины возникла тяжелая респираторная недостаточность. Рентгенограммы грудной клетки показали двусторонние узловые инфильтраты, женщину интубировали и поместили на искусственную вентиляцию легких. Врачи сделали кесарево сечение, и здоровую девочку позже выписали домой.
21 апреля у женщины возник острый респираторный дистресс-синдром. Через неделю она начала получать осельтамивир (Тамифлю) и антибиотики широкого спектра действия, но 4 мая скончалась.
Через неделю она начала получать осельтамивир (Тамифлю) и антибиотики широкого спектра действия, но 4 мая скончалась.
Во время госпитализации женщины чиновники здравоохранения Сан-Антонио обнаружили нетипичный штамм гриппа A в образце носоглотки женщины и отправили его в CDC, который 30 апреля подтвердил новый вирус h2N1.
Во втором отчете о случае ранее здоровая 35-летняя женщина на 32 неделе беременности обратилась за помощью в отделение неотложной помощи 20 апреля с одышкой, лихорадкой, кашлем, диареей, головной болью и одышкой в течение 1 дня. миалгия, боль в горле и боль в груди на вдохе.Рентгенограммы грудной клетки были нормальными, экспресс-тест на грипп отрицательный. Она получила парентеральные нестероидные противовоспалительные препараты, ацетаминофен и ингалятор с альбутеролом и была отправлена домой.
На следующий день ее акушер взял образец из носоглотки и отправил его на анализ. Она полностью выздоровела, и ее беременность протекает нормально после лечения антибиотиками, лекарствами от тошноты и ингаляционными кортикостероидами. Тестирование на грипп выявило нетипируемый штамм гриппа A, который был отправлен в CDC и подтвержден как новый h2N1.
Тестирование на грипп выявило нетипируемый штамм гриппа A, который был отправлен в CDC и подтвержден как новый h2N1.
Она посетила Мексику за 3 дня до того, как ее увидели в отделении неотложной помощи, и несколько членов ее семьи по обе стороны границы недавно заболели гриппоподобными заболеваниями.
Третья пациентка, 29-летняя женщина, находившаяся на 23 неделе беременности, обратилась к семейному врачу по поводу кашля, боли в горле, озноба и субъективной температуры в течение 1 дня. У нее была астма, но она не принимала лекарства. Ее 7-летний сын тоже был болен, и его также осматривали во время приема.Другой сын, 10 лет, на прошлой неделе болел с похожими симптомами. Семья в последнее время не ездила в Мексику.
Врач женщины на 13 неделе беременности начал профилактику осельтамивиром и не заболела.
Экспресс-тест женщины на грипп положительный. Врач прописал осельтамивир, симптомы исчезли, беременность протекает нормально. Лаборатория общественного здравоохранения штата Вашингтон определила образец вируса женщины как нетипируемый грипп A, а CDC позже подтвердил его как новый h2N1.
Эксперты CDC отмечают в отчете, что исследования показали более высокий риск осложнений у беременных во время сезонных вспышек гриппа и предыдущих пандемий. Считается, что изменения сердечно-сосудистой, респираторной и иммунной систем во время беременности способствуют более высокому риску, и чиновники здравоохранения рекомендовали беременным женщинам ежегодно проходить вакцинацию от гриппа.
Хотя информации об использовании противовирусных препаратов во время беременности мало, CDC заявляет, что преимущества лечения нового вируса перевешивают потенциальный риск для плода.
Помимо рекомендаций по 5-дневному противовирусному лечению беременных, CDC рекомендует беременным женщинам, находящимся в тесном контакте с подтвержденным, вероятным или подозреваемым пациентом, пройти 10-дневный профилактический курс противовирусных препаратов.
Хотя оба ингибитора нейраминидазы можно использовать для лечения или предотвращения нового вируса, CDC сказал, что осельтамивир является предпочтительным лечением, поскольку его системная абсорбция может обеспечить лучшую защиту от передачи от матери ребенку.


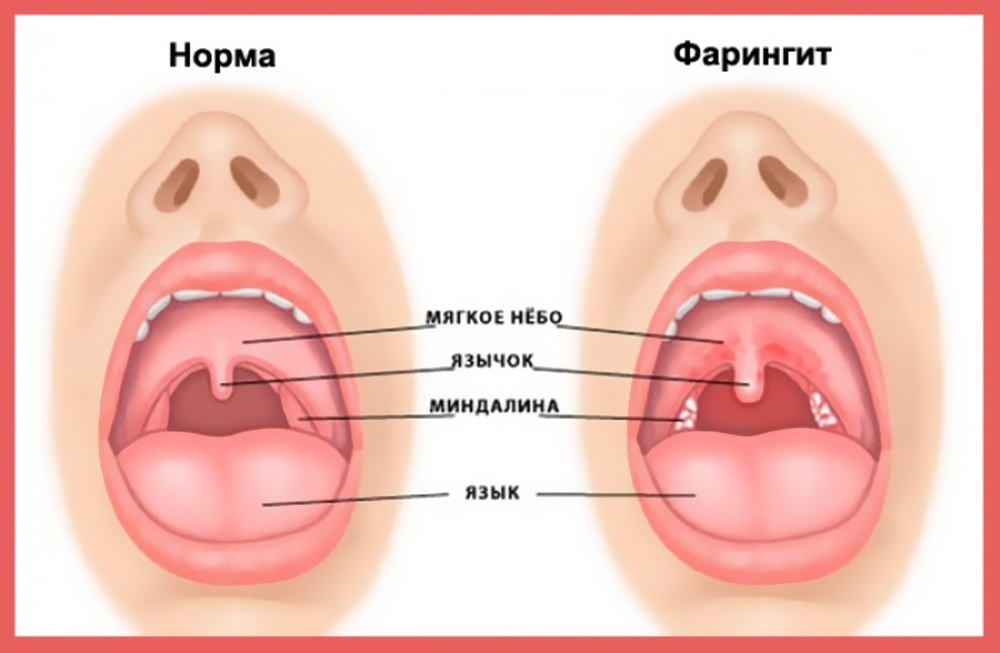
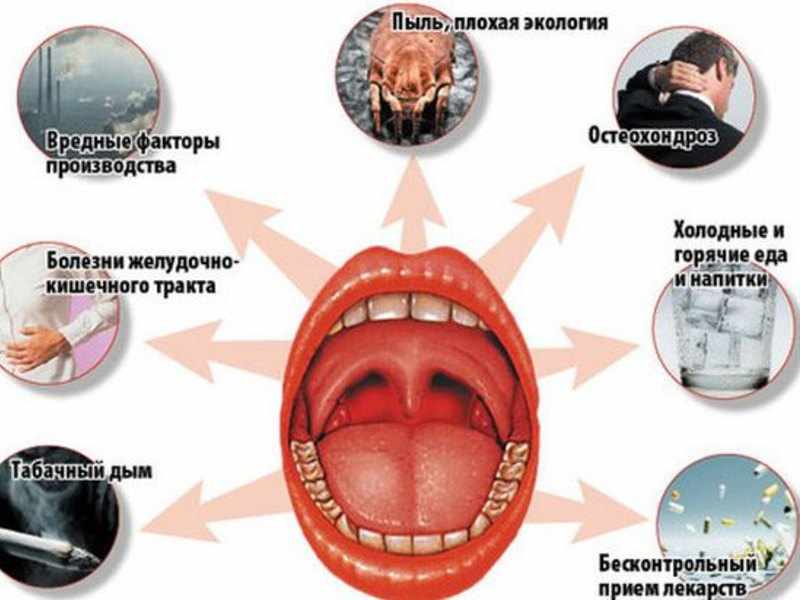
 Иммунитет мамы в это время ослабевает, и не может в полной мере отражать атаки патогенов. Прогрессирование заболевания в этом периоде может закончиться самопроизвольным прерыванием беременности (выкидышем).
Иммунитет мамы в это время ослабевает, и не может в полной мере отражать атаки патогенов. Прогрессирование заболевания в этом периоде может закончиться самопроизвольным прерыванием беременности (выкидышем).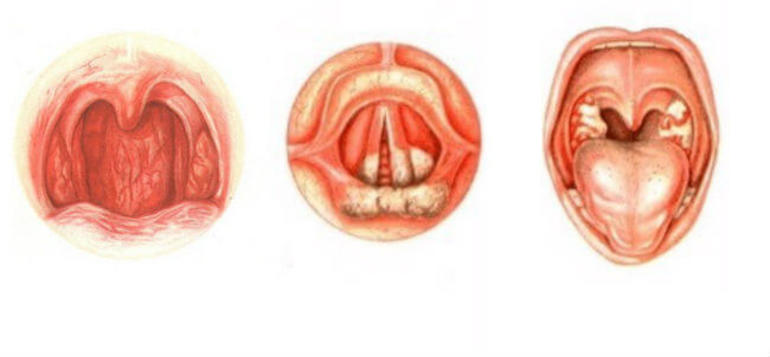


 Эти вещества чрезвычайно раздражают чувствительные ткани горла. Избегайте этой проблемы, подняв изголовье своей кровати так, чтобы головной конец был на 10-15 см выше ножного. Но не стоит просто подкладывать подушку под голову: согнувшись, вы увеличите давление на пищевод, и от этого будет еще хуже.
Эти вещества чрезвычайно раздражают чувствительные ткани горла. Избегайте этой проблемы, подняв изголовье своей кровати так, чтобы головной конец был на 10-15 см выше ножного. Но не стоит просто подкладывать подушку под голову: согнувшись, вы увеличите давление на пищевод, и от этого будет еще хуже.  Если вы считаете, что покупать так много щеток дорого, посчитайте стоимость только одного визита в кабинет врача. В любом случае оставаться здоровым в течение долгого времени того стоит.
Если вы считаете, что покупать так много щеток дорого, посчитайте стоимость только одного визита в кабинет врача. В любом случае оставаться здоровым в течение долгого времени того стоит.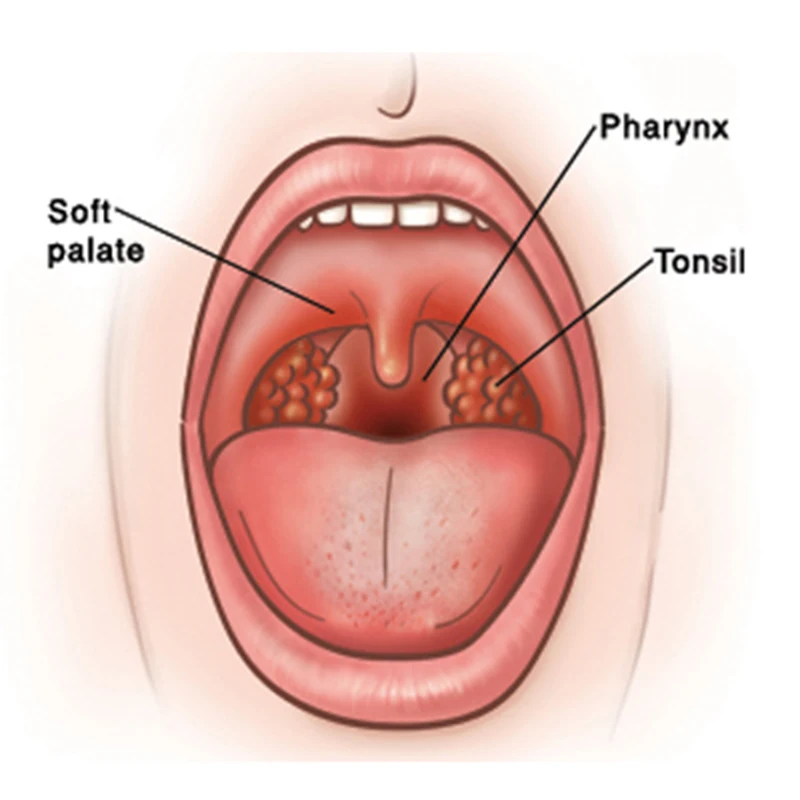




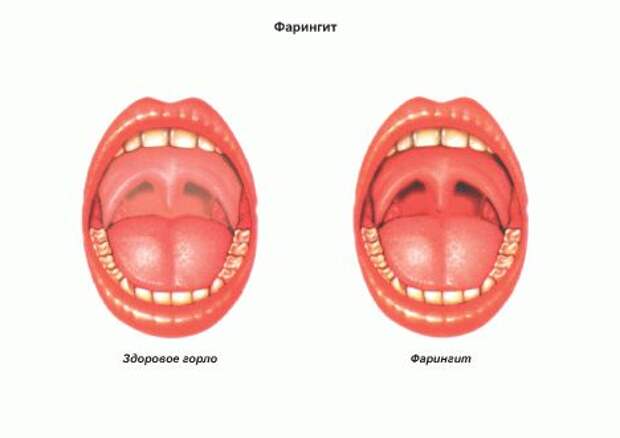



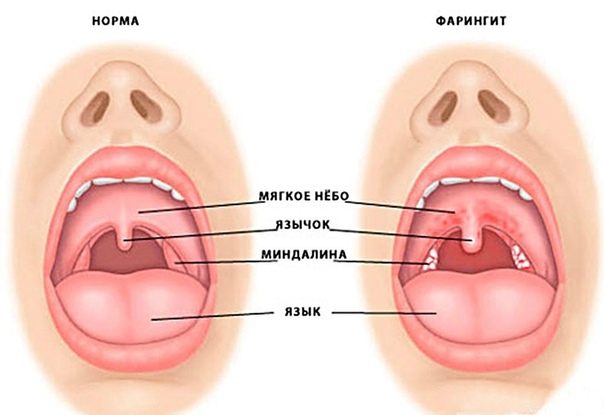 Пятое заболевание чаще всего поражает руки, запястья, колени и лодыжки.
Пятое заболевание чаще всего поражает руки, запястья, колени и лодыжки.