Лечение астмы у взрослых на первичном уровне
В основе данного руководства для пациентов лежит одобренное в 2014 году эстонское руководство «Лечение астмы у взрослых на первичном уровне» и рассмотренные там темы вместе с рекомендациями. Рекомендации для руководства были составлены на основе анализа литературы, основанной на доказательной медицине, и учитывая потребности в Эстонии и возможности здравоохранения.
Руководство для пациентов помогает справиться с болезнью, выяснить характер тревожного расстройства, разные факторы риска, возможные причины обострения астмы, дает рекомендации по образу жизни и самопомощи, которые помогут облегчить болезнь, объясняет особенность лечения астмы, действие разных групп лекарств, а также важность постоянного лечения. Целью также является обеспечение информированности больного астмой о своем заболевании и по возможности продуктивное сотрудничество с лечащим врачом.
В руководстве для пациентов рассмотрена характер заболевания астма, разные факторы риска, каждодневные проблемы, связанные с заболеванием, возможности лечения и виды лечения, исходя из точки зрения пациента.

Врачу рекомендовано выдать пациенту письменные предписания для лечения астмы, это поможет лучше запомнить схему лечения. Данное руководство хорошо использовать как материал, дающий индивидуальные рекомендации и в качестве письменного источника информации для пациента.
Главные рекомендации
|
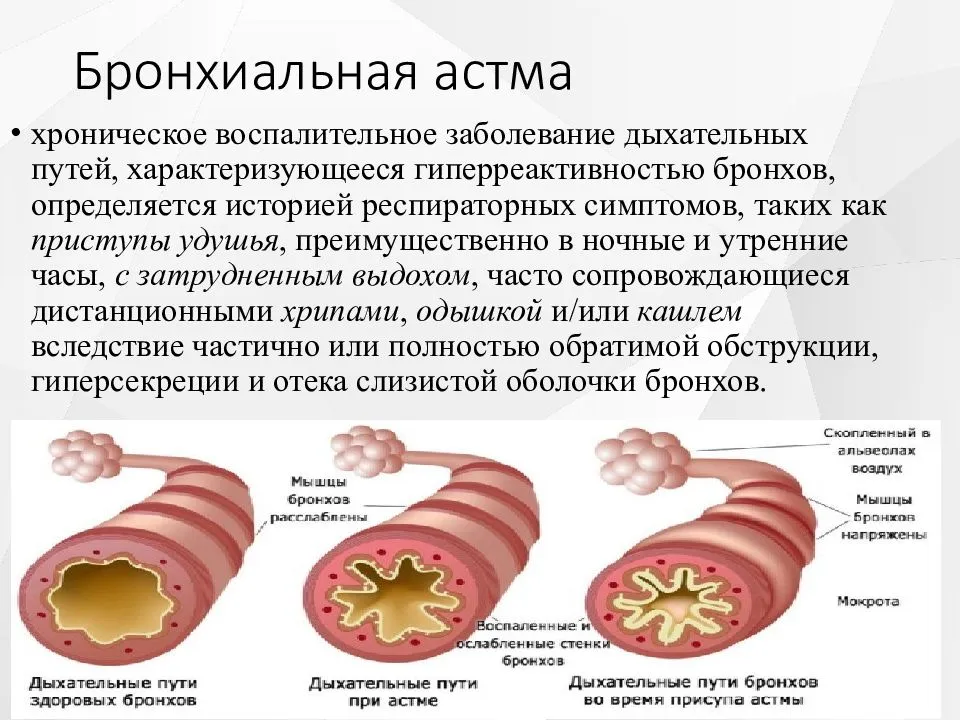
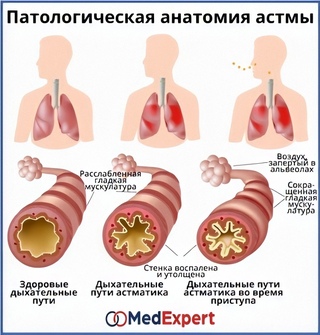
Астма – это хроническое воспалительное заболевание дыхательных путей, распространенность которого во всем мире за последние годы сильно выросла (Braman 2006), и при котором время от времени наступают периоды затруднения дыхания из-за сужения нижних дыхательных путей. Сужение дыхательных путей проходит частично или полностью или само по себе или при помощи лечения. Считается, что многие люди на самом деле не знают, что у них астма, и поэтому они не получают должного лечения. В то же время, у большинства больных астмой при помощи лечения можно достичь полного контроля над заболеванием, и таким образом сохранить качество жизни и работоспособность.
Движение воздуха в организме начинается через нос или рот. Если Вы вдыхаете, то воздух движется в легкие через трахею и легочные трубки (бронхи). Бронхи заканчиваются небольшими пузырькообразными образованиями (альвеолами), где происходит обмен кислорода и углекислого газа.
Что происходит в дыхательных путях при астме?
При астме в дыхательных путях происходит воспаление, они раздражены и сужены, и движение воздуха в них затруднено. Это обусловлено астматическим воспалением, что создает в слизистой отек и увеличение выделения слизи. Воспаление слизистой и вызываемое им сужение бронхов является защитной реакцией против разных внешних раздражителей. При астме дыхательные пути более чувствительны чем обычно, и легко реагируют на разные раздражители. Сужение дыхательных путей может быть вызвано, например, раздражающими запахами, холодной погодой, сильным стрессом и контактом с животными или пыльцой.
- чувство удушья
- нехватка воздуха (которая может быть произойти и в ночное время)
- свистящее дыхание и хрипы, особенно в глубоком выдохе
- кашель, который происходят чаще в течение ночи и/или ранним утром
- напряжение или тяжесть в грудной клетке (Систек и др, 2006).

Симптомы астмы могут проявляться в более легкой или тяжелой форме, и длиться от нескольких часов до нескольких дней, если не диагностировать астму и не лечить симптомы. Приступом астмы называется такое состояние, когда все симптомы астмы – нарушение дыхания, свистящее дыхание, кашель, нехватка воздуха и чувство тяжести в груди – развиваются очень быстро. Проявление симптомов (особенно в первый раз) может вызвать чувство страха, неизвестности, беспомощности. Причин запуска приступа астмы может быть несколько: излишняя физическая нагрузка, разные факторы окружающей среды, стресс или контакт с аллергенами.
В Эстонии астмой болеют 5-8% взрослого населения или 70 000-112 000 человек (Merenet al 2005). Заболеваемости астмой у взрослых способствует как генетические (неизменяемые) факторы риска, так и факторы риска окружающей среды (изменяемые). Астма, проявляющаяся во взрослом возрасте, чаще всего возникает у женщин. На заболевание астмой влияют следующие факторы:
На заболевание астмой влияют следующие факторы:
- генетическая предрасположенность, которая больше у тех людей, родс- твенники которых уже болеют/болели астмой, аллергическим насморком и атопическим дерматитом.
- инфекции дыхательных путей, перенесенные в раннем детском возрасте, которые в старшем возрасте могут способствовать возникновению астмы
- контакт с аллергенами, находящимися в окружающей среде, а также с химикатами, используемыми в быту и на работе (Tarlo et al 2008).
- курение и лишний вес (Lim et al 2010).
Важно помнить:
|
Если у Вас появились или были в прошлом эпизоды хрипов и свистящего дыхания, особенно при глубоком выдохе, а также эпизоды затрудненного дыхания (одышки), нехватки воздуха и тяжести в груди, приступов кашля, которые начинаются чаще ночью и/или рано утром, то сообщите о них своему врачу. Расскажите о них и в том случае, если к моменту визита к врачу данные симптомы уже прошли.
Для диагностики астмы врач должен основательно ознакомиться с данными о Вашем здоровье. Врач также должен уточнить, какие заболевания Вы перенесли и есть ли у Вас аллергия. Если на основе анамнеза диагноз астмы все равно останется под вопросом, нужно провести дополнительные обследования.
Врач также должен уточнить, какие заболевания Вы перенесли и есть ли у Вас аллергия. Если на основе анамнеза диагноз астмы все равно останется под вопросом, нужно провести дополнительные обследования.
Для диагностики астмы нет единственного и конкретного способа, и ее нельзя диагностировать только на основании опросника. Обычно врач начинает с прослушивания легких с помощью стетоскопа, что помогает установить, если ли в дыхательных путях воспаление. В случае астмы при прослушивании в легких слышны свисты, хрипы и/или затяжные выдохи. Если при прослушивании не обнаружились вышеперечисленные симптомы, то это еще не значит, что диагноз астмы исключен.
Если врач подозревает у Вас астму, то он может назначить Вам спирографическое обследование. Если спирографическое обследование не показало признаков астмы, но у Вас все присутствуют симптомы астмы, возникающие днем или ночью по неизвестной причине, то Вам назначат пробное лечение или направят к пульмонологу на консультацию.
Спирография является обследованием дыхательных путей, во время которого оценивается объем и скорость передвижения вдыхаемого и выдыхаемого воздуха, а также заполняемость легочных путей. Таким образом мы имеем дело с исследованием легочной функции.
Спирография безболезненна и не наносит какой-либо значительный вред Вашему самочувствию. В некоторых случаях частое сильное вдыхание/ выдыхание может поднять давление в грудной клетке, животе и внутриглазное давление и доставить таким образом неприятные ощущения. Для спирографии есть противопоказания, о которых Вас обязательно проинформируют перед обследованием врач или медсестра. Врач и медсестра дадут Вам точные указания, за чем нужно следить перед приходом на обследование:
- Если Вы используете вспомогательное средство с бронхорасширяющими веществами (бронходилятаторами), или так называемый ингаляторпитчер, то в зависимости от времени действия лекарства врач даст Вам рекомендацию не использовать его от 4 до 24 часов перед обследованием.

- Избегайте физической нагрузки
- Не курите
- Не приходите на обследование с полным желудком, но за два часа перед началом обследования можно немного перекусить.
Проведение спирографического обследования
- До обследования Вас взвесят и измерят, данные будут занесены в компьютер
- При проведении обследования Ваш нос закроют прищепкой, чтобы ис- ключить дыхание через нос и в рот поместят специальный мундштук. Мундштук держат во рту и Вы будете дышать через него в течение всего обследования, спина и шея должны быть прямыми (см. рисунки 1 и 2).
- Сначала врач или медсестра попросит Вас несколько раз вдохнуть и выдохнуть через мундштук в спокойном темпе.
- Далее нужно будет максимально глубоко вдохнуть и затем выдохнуть так быстро как сможете, пока легкие полностью не очистятся. Это может длится несколько секунд. Медсестра расскажет Вам, как долго Вы должны будете дышать в таком темпе.

- Вас могут попросить максимально глубоко вдохнуть и затем выдохнуть как можно дольше, пока легкие не очистятся.
- Такие циклы дыхания проводят обычно несколько раз — по крайней мере три раза, но обычно не больше восьми раз. Если функция легких нарушена, то Вы должны будете принять бронходилятаторы быстрого действия и по прошествии 15 минут будет проведено новое спирографическое обследование.
Спирография измеряет объем и/или скорость движения воздуха, который человек может вдохнуть и выдохнуть. Чаще всего измеряются:
- Количество воздуха, которое Вы можете с силой выдохнуть в течение одной секунды после максимального вдоха. Это называют объёмом форсированного выдоха за 1 секунду (FEV1). Если дыхательные пути в порядке, человек может в течение одной секунды выдохнуть большинство находящегося в легких воздуха.

- Максимальный объем воздуха, который Вы можете с силой выдохнуть после максимального вдоха. Этот объем называют форсированной жизненной ёмкостью легких (FVC).
В результате расчета результатов спирографии вышеприведенные два показателя сравниваются с контрольными показателями. Ваш возраст, рост и пол влияют на объем легких и их учитывают при расчете результатов. Об астме могут сигнализировать то, что отношение FEV1/FVC меньше чем контрольный показатель. Низкие значения говорят о том, что Ваши дыхательные пути сузились, а это типичный признак астмы. Обычно спирографию повторяют еще раз после того, как Вы принимаете расслабляющее дыхание лекарство. Если у Вас астма, то в ходе обследования, проведенного после приема лекарства, будет увеличен максимально выдыхаемый объем воздуха. Если спирографическое обследование не дает результатов, которые бы четко указывали на астму, то врач может назначить Вам пробное лечение ингаляционными глюкокортикоидами.
 Врач оценит эффект пробного лечения по прошествии четырех недель: на астму будут указывать увеличение FEV1 по крайней ере на 200 мл или значительное улучшение клинических симптомов.
Врач оценит эффект пробного лечения по прошествии четырех недель: на астму будут указывать увеличение FEV1 по крайней ере на 200 мл или значительное улучшение клинических симптомов.Может случиться, что Вам противопоказано проведение спирографии. В таком случае в исключительном порядке для диагностики используют PEF- метрию или измерение пиковой скорости экспираторного (выдыхаемого) воздуха, на фоне пробного лечения. Пиковую скорость выдоха измеряют с помощью трех измерений подряд с помощью PEF-метра, из результатов которых берется самое большое значение (Quanjer et al 1997). Во время измерения пациент может стоять или сидеть и его спина и шея должны быть прямыми (McCoy et al 2010). С помощью PEF-метра определяется максимальная скорость выдыхаемого воздуха (см. также главу «Контроль за астмой»).
Если Ваши жалобы и клинические симптомы дают возможность врачу подозревать у Вас астму, но результаты спирографии и пробного лечения не подтверждают диагноза, то врач направит Вас к пульмонологу.

Если Ваш кашель длится дольше, чем восемь недель, то Вам могут сделать и рентгеновское обследование, хотя в общих случаях его не делают для диагностики астмы («Лабораторная диагностика и лечение наиболее частых внебольничных инфекционных заболеваний и диагностические алгоритмы для семейных врачей 2015»).
Для диагностики не нужно определять аллергены («Лечение астмы у взрослых на первичном медицинском уровне», Эстонское руководство для лечения 2014). Если врач все-таки подозревает, что Ваши симптомы астмы вызваны аллергией, то есть имеет место аллергическая астма, то нужно сделать кожные тесты или пробу крови для уточнения возможных аллергенов.
Важно помнить:
|
Для лечения астмы используются разные возможности. Важно знать, что нет одного наилучшего способа лечения, который подходил бы для всех. Заболевание у разных пациентов протекает по-разному, и для того, чтобы лекарство действо- вало, лечение астмы зависит от Ваших персональных потребностей.
Важно знать, что нет одного наилучшего способа лечения, который подходил бы для всех. Заболевание у разных пациентов протекает по-разному, и для того, чтобы лекарство действо- вало, лечение астмы зависит от Ваших персональных потребностей.
Целью лечения является достижение и поддержание хорошего контроля над астмой, а также улучшение качества жизни заболевшего астмой. Этот результат желательно достичь при наименьшей дозе лекарства/лекарств и с наименьшими побочными эффектами.
Астма хорошо контролируется, если:
- Симптомы не появляются в дневное время, или они появляются только кратковременно и не чаще двух дней в неделю
- В ночное время симптомы не появляются, или они появляются не чаще двух эпизодов в месяц
- Астма не ограничивает физическую активность
- Пациент не нуждается в лечении приступов (в быстродействующих бронхо- дилятаторах) или использует эти лекарства не чаще двух раз в неделю.

- Показатели легочных функций остаются в пределах нормы (по крайней мере 80% от показателей за последние пять лет).
- Серьезных обострений больше нет, или они появляются не чаще, чем раз в году.
Если у Вас подозревают астму, или она уже диагностирована, то очень важно, чтобы Вы рассказывали о своем самочувствии врачу. Вместе с врачом Вы найдете план лечения, подходящий Вам наилучшим образом.
До визита к врачу отследите:
- Свое дыхание
- Могут ли некоторые виды деятельности спровоцировать приступ астмы или нарушение дыхания
- Происходят ли у Вас нарушения дыхания на работе, в то время как дома
- Вы чувствуете себя лучше
 Приложение 1 руководства для пациентов).
Приложение 1 руководства для пациентов).
Врач может спросить Вас о том, какие симптомы у Вас присутствуют, когда они начинаются и как часто они случаются. Вас спросят о других данных о здоровье, и могут спросить, есть ли астма у кого-либо из Ваших родственников. Информация о том, были ли у Ваших родственников какие-либо проблемы с дыханием, легочные заболевания или аллергии.
Для врача можно составить список из лекарств, пищевых добавок и витаминов, которые Вы употребляете.
Самым важным раздражителем дыхательных путей является табачный дым. Курение является одним из самых важных рисков, угрожающих Вашему здоровью. Отказ от курения поможет Вам значительно улучшить контроль над астмой.
Важным фактором риска является недостаточность физической активности (Lim et al 2012).
 Соответствующая Вам физическая нагрузка очень реко- мендуется при астме. Регулярные физические тренировки способствуют лучшему усваиванию кислорода, могут улучшить качество жизни и контроль над астмой (Carson et al 2013; Heikkinen et al 2012).
Соответствующая Вам физическая нагрузка очень реко- мендуется при астме. Регулярные физические тренировки способствуют лучшему усваиванию кислорода, могут улучшить качество жизни и контроль над астмой (Carson et al 2013; Heikkinen et al 2012).Для больных астмой не противопоказана вакцинация от гриппа («Лечение астмы у взрослых на первичном уровне», Эстонское руководство по лечению 2014).
|
Важно помнить:
|
Медикаментозное лечение
Целью фармакологического лечения астмы является не только облегчение симптомов, но и достижение необходимого контроля над астмой с как можно меньшими побочными эффектами.
Лечение астмы разделяется на базовое лечение, которое используется регулярно для держания астмы под контролем, и лечение приступов, которое согласно потребностям используется для быстрого облегчения приступов астмы. Для пациентов с легкой эпизодической астмой врачи рекомендуют лечение приступов β2—агонистами короткого действия, для пациентов с постоянной астмой врачи назначают постоянное базовое лечение и при необходимости лечение приступов.
Базовое лечение
В качестве базового лечения используются ингаляционные или вдыхаемые лекарства, целью которых является как облегчение симптомов, так и профи- лактика обострений астмы и сохранение легочной функции. Обычно лечение начинают с вдыхаемых глюкокортикостероидов или гормонального лечения. У этих лекарств есть противовоспалительное действие, они уменьшают отек и раздражение на стенках нижних дыхательных путей, облегчая таким образом проблемы с дыханием.
Обычно лечение начинают с вдыхаемых глюкокортикостероидов или гормонального лечения. У этих лекарств есть противовоспалительное действие, они уменьшают отек и раздражение на стенках нижних дыхательных путей, облегчая таким образом проблемы с дыханием.
В базовом лечении используют поэтапный подход: начинают с приема дозы лекарств самого низкого уровня, по возможности с лекарств первичного выбора. Если лекарства первичного выбора не могут справиться с контролем над астмой, то врач выписывает дозу лекарства следующего уровня базового лечения. Если астму удается контролировать по крайней мере три месяца, то врач может вернуть дозу лекарства на прежний уровень. Врач регулярно отслеживает действие лекарств и при необходимости может изменить дозу лекарств. Если одно лекарство не дает нужного эффекта контроля над астмой, то врач может посоветовать дополнительно другое лекарство. Обычно для этого используют β2 –агонисты длительного действия. Можно использовать два разных ингалятора, но удобнее, если два лекарства скомбинированы в одном ингаляторе.
Можно использовать два разных ингалятора, но удобнее, если два лекарства скомбинированы в одном ингаляторе.
β2–агонисты длительного действия (бронходилятаторы) помогают открыть дыхательные пути, облегчая дыхание. Препараты, расслабляющие бронхи, помогают избежать одышку и свистящее дыхание. Данные лекарства не помогают при обострении астмы.
Существует также группа реже используемых лекарств, которые можно принимать через рот в виде таблеток.
Если в течение одного месяца использования базового лечения желаемый результат не был достигнут, то врач должен оценить прежде всего Вашу технику ингаляции и то, насколько Вы придерживаетесь плана лечения и рекомендуемого образа жизни. При необходимости схему лечения меняют – например, дозы лекарства, сами лекарства или частоту их приема. Если надлежащий контроль над астмой держался по крайней мере три месяца, врач может порекомендовать уменьшение базового лечения. Если же контроль не достигается и комбинацией двух лекарств в увеличенных дозах, то семейный врач направит Вас на консультацию к пульмонологу.
Лечение приступов
Лечение приступов бронходилятаторами эффективно помогает облегчить уже имеющиеся симптомы астмы, но данные лекарства против приступов не помогают предупреждать обострения астмы.
β2–агонисты короткого действия, которые называют также бронхо- дилятаторами быстрого действия, помогают облегчить симптомы астмы. Они расслабляют мышцы в стенках дыхательных путей, помогают открыть дыхательные пути и облегчают дыхание. Таким образом, снижается напряжение в грудной клетке, связанное с астмой, свистящее дыхание и кашель. Их действие краткосрочно и иногда, в случае обострения симптомов, их нужно использовать повторно. Попросите врача записать для Вас, какое точное максимальное количество доз за какое время можно использовать без опасности для здоровья. В случае обострения астмы используются таблетки глюкокортикостероидов. Схему лечения назначает Вам лечащий врач. Кроме таблеток нужно продолжать постоянный прием ингаляционного препарата из базового лечения.
Кроме таблеток нужно продолжать постоянный прием ингаляционного препарата из базового лечения.
До начала лечения астмы врач должен оценить степень тяжести астмы. От этого зависит доза лекарства и частота его применения. Далее Вам необходимо вместе с врачом и медсестрой найти подходящий ингалятор и выучить ингаляционную технику. Ингаляторы удобны в использовании, их легко носить с собой и с ними легко иметь дело.
В случае фармокологического лечения очень важна ингаляционная техника, лечащий врач или медсестра познакомят Вас с нею. Также очень важен выбор подходящего для Вас ингаляционного средства.
Существует несколько видов ингаляторов, поэтому очень важно при получении первого лекарства или при его смене выучить новую технику. Лучшим способом является наглядная проба, которую можно провести, например, во время приема семейной медсестры.
Правильной ингаляционной технике обучает семейный врач или медсестра
Используются как порошковые ингаляторы, так и ингаляторы с дозатором.
 Лекарства, используемые как в ингаляторах с дозаторами, так и в порошковых ингаляторах, действуют одинаково. Примеры разных ингаляторов приведены в Приложении 2 данного руководства для пациентов.
Лекарства, используемые как в ингаляторах с дозаторами, так и в порошковых ингаляторах, действуют одинаково. Примеры разных ингаляторов приведены в Приложении 2 данного руководства для пациентов.NB! К сожалению многие пациенты с астмой используют ингалятор не- правильно. В случае неправильного использования ингалятора от лекарства пользы не будет.
1. Ингаляторы с дозаторами
Из данных ингаляторов лекарства освобождается при нажатии канистры и непосредственном вдохе (см. Приложение 2 руководства для пациентов).
Ингаляторы с дозаторами используются как для лечения приступов, так и в приеме базовых лекарств.
- Удалите крышку с ингалятора.
- Встряхните ингалятор.
- Держите ингалятор вертикально, безымянный палец поможет Вам освободить лекарство из ингалятора.
- Держите мундштук ингалятора возле рта и глубоко выдыхайте.

- Поместите мундштук в рот, крепко захватив его губами, поднимите подбородок слегка вверх. В то же время, когда Вы глубоко и равномерно вдыхаете, нажмите канистру, чтобы освободить дозу лекарства.
- Вдохните долго и глубоко, чтобы лекарство поступило глубоко в легкие.
- Удалите мундштук изо рта, закройте рот и задержите на 10 секунд дыхание.
- Выдыхайте через нос и при необходимости повторите процедуру.
- После ингаляции лекарства прополоскайте рот.
- Избегайте попадания лекарства в глаз.
Если Вы прочитали руководство по технике, попробуйте использовать лекарство самостоятельно на глазах у врача или медсестры. Первый раз используя лекарство дома, делайте это перед зеркалом.
Если у Вас возникли вопросы по поводу использования лекарства, то обязательно задайте их врачу или медсестре, поскольку правильный прием лекарства поможет Вам держать контроль над астмой.
Если использование ингалятора осложнено или Вы не можете его использовать из-за состояния своего здоровья, то обязательно проинформируйте об этом своего врача, который назначит подходящий Вам вид лечения.
Чистка ингалятора
Ингалятор нужно очищать по крайней мере раз в неделю. Это нужно для того, чтобы лекарство не закупоривало сеточки мундштука ингалятора.
Промежуточный резервуар для использования лекарства
Промежуточный резервуар (или спейсер) является ёмкостью, в которой собирается лекарство и позволяет Вам медленно и глубоко вдыхать лекарство один или два раза. Промежуточный резервуар уменьшает вероятность оседания лекарства на язык или на слизистую рта, и помогает большему количеству лекарства попасть в легкие. Промежуточный резервуар подходит для тех, кому трудно одновременно проводить вдох и впрыскивание лекарства.
Несмотря на то, что остаток лекарства, остающийся в промежуточном резервуаре, безвреден, его все-таки нужно регулярно промывать после каждой 1-2 недель. Самым простым способом является промывание теплой водой. После промывания резервуар нужно просушить на воздухе, ни в коем случае не протирая его полотенцем.
Самым простым способом является промывание теплой водой. После промывания резервуар нужно просушить на воздухе, ни в коем случае не протирая его полотенцем.
Порошковые ингаляторы содержат дозы лекарства в виде мелкого порошка, который при вдохе поступает в легкие. При использовании порошкового ингалятора не нужно одновременно вдыхать и освобождать лекарство, но вход должен быть более интенсивным. Таким образом порошковый ингалятор может не подходить для пожилых пациентов или людям, у которых ослаблена работа нервов или мышц.
Порошковые ингаляторы (см. Приложение 2 руководства для лечения) также используются как в лечении приступов, так и в качестве базового лечения, в зависимости от лекарства, которое в них содержится.
Преимущественно используется 2 типа порошковых ингаляторов:
- Ингаляторы с несколькими дозами, которые включают в себя до 200 доз.
- Ингаляторы в одной дозой — при их использовании перед каждым использованием необходимо заменить капсулу с лекарством.
 Нужно помнить, что капсулы нельзя глотать! Лекарство действует только при вдыхании!
Нужно помнить, что капсулы нельзя глотать! Лекарство действует только при вдыхании!
Использование порошкового ингалятора зависит от конкретного типа и марки производства. Далее приведены общие принципы использования таких ингаляторов. При приеме назначенных Вам лекарств очень важно, чтобы Вы прочитали информационный листок и проконсультировались бы по поводу приема со своим врачом или медсестрой.
Как использовать порошковый ингалятор?
- Удалите пробку ингалятора и освободите дозу лекарства.Если у Вас ингалятор, к которому нужно присоединить капсулу, действуйте соответственно инструкции
- Держа мундштук в стороне, глубоко выдохните (не в мундштук).
- Поместите передние зубы вокруг мундштука и плотно сомкните губы вокруг него.
- Быстро, интенсивно и глубоко вдохните через рот в течение 2-3 секунд.
- Удалите мундштук ингалятора изо рта. Задержите дыхание еще на 2-19 секунды.

- Медленно и спокойно выдхните через нос.
Будьте осторожны при очистке порошкового ингалятора. Большую часть порошковых ингаляторов нельзя мыть ни водой, ни мылом. Мундштук можно чистить только сухой тканью.
Обязательно проинформируйте своего врача о других своих заболеваниях (например, повышенное кровяное давление, диабет и др.), так как от этого может зависеть назначенное Вам лечение.
В случае сердечно-сосудистых заболеваний используются лекарства, которые не подходят для больных астмой. Обязательно дайте знать своему врачу обо всех лекарствах, которые Вы принимаете, в том числе и о болеутоляющих. В редких случаях у некоторых пациентов может быть аллергия на аспирин. В таком случае в качестве болеутоляющего можно использовать только парацетомол.
Важно помнить:
|
При астме очень важно ежедневное самостоятельное отслеживание своего самочувствия. Одним из способов является уже упомянутый тест контроля за астмой, а также PEF- метрия. PEF-метр представляет из себя прибор, с помощью которого оценивается максимальная скорость выдоха. С помощью него можно оценить движение воздуха в дыхательных путях и силу мышц, обеспечивающих это действие. В основном на приборе стоит шкала литр/в минуту (l/min).
PEF-метрия не заменяет спирографических обследований у врача. PEF- метр – это небольшой, умещающийся в руках прибор, преимуществом которого является то, что с ним можно быстро провести обследование, и его результаты легко интерпретировать.
 Информацию о контрольных значениях нормы, соответствующие Вам, можно получить у врача.
Информацию о контрольных значениях нормы, соответствующие Вам, можно получить у врача.Как использовать PEF- метр?
• тест нужно проводить стоя, при этом следите, чтобы шея и спина были бы прямыми
• убедитесь, чтобы прибор показывал ноль
• перед началом теста глубоко вдохните
• поместите мундштук прибора в рот и плотно сомкните губы вокруг него
• выдохните в мундштук с максимальной скоростью и силой.
• запишите полученное показание прибора (литр/в минуту)
• повторите тест еще два раза
• в итоге запишите самый максимальный показатель из проведенных трех тестов
• самый большой показатель означает максимальную скорость движения воздуха
• сохраняйте результаты тестов, проведенных в разное время, чтобы при необходимости их можно было бы показать врачу
Для того чтобы держать астму под контролем, нужно строго придерживаться плану лечения. Главные симптомы того, что астма не находится под контролем:
• Вы просыпаетесь ночью из-за приступов астмы
• Вы используете в больших количествах бронходилятаторы
• физическая активность уменьшилась
Врач оценивает состояние астмы с помощью спирографического обследования, которое проводится по необходимости, но в случае постоянной (персистирующей) астмы средней и тяжелой степени тяжести не менее двух раз в год.
Попросите у своего врача письменный план лечения и обсудите с ним, какая схема лечения лучше всего Вам подходит.
|
Важно помнить:
|
Приступ астмы – это резкое ухудшение состояния. Причиной возникновения приступа может быть несколько: излишняя физическая нагрузка, разные факторы окружающей среды, стресс и контакт с аллергенами. Во время приступа астмы дыхательные пути воспаляются, они сужены и повышается выделение слизи. Все это может быть причиной проблем с дыханием, возникновения свистящего дыхания, кашля, нехватки воздуха, и чувства тяжести в груди. Проявление симптомов может спровоцировать чувство страха, неизвестности, беспомощности.
Во время приступа астмы дыхательные пути воспаляются, они сужены и повышается выделение слизи. Все это может быть причиной проблем с дыханием, возникновения свистящего дыхания, кашля, нехватки воздуха, и чувства тяжести в груди. Проявление симптомов может спровоцировать чувство страха, неизвестности, беспомощности.
Симптомы, которые могут проявиться при приступе астмы:
- тяжелое свистящее дыхание как во время вдоха, так и выдоха
- непрекращающийся кашель
- учащенное дыхание
- чувство напряжения и боль в груди
- сокращения мышц шеи и груди
- трудности с речью
- возникновение чувства тревоги или паники
- бледность, потливость
- посинение губ
Легкие приступы астмы случаются с большой частотой и обычно продолжаются от нескольких минут до нескольких часов.
При возникновении тяжелого приступа астмы иногда нужно немедленное медицинское вмешательство.
 Поэтому важно знать, какие симптомы можно считать легкими, и какие нет – такое распознание в нужный момент поможет Вам держать ситуацию под контролем. Попросите у Вашего врача письменный список симптомов обострения. Также попросите его записать для Вас дозы лекарств и количество приемов. Если несмотря на домашнее лечение приступа ситуация все равно ухудшается, нужно вызвать скорую помощь в течение последующего часа.
Поэтому важно знать, какие симптомы можно считать легкими, и какие нет – такое распознание в нужный момент поможет Вам держать ситуацию под контролем. Попросите у Вашего врача письменный список симптомов обострения. Также попросите его записать для Вас дозы лекарств и количество приемов. Если несмотря на домашнее лечение приступа ситуация все равно ухудшается, нужно вызвать скорую помощь в течение последующего часа.Для получения рекомендаций Вы можете связаться с круглосуточной информационной службой семейных врачей по короткому телефонному номеру 1220* или же по телефону (+372) 6346 630. B случае потребности получения скорой помощи по телефону экстренной помощи 112. Если Ваше состояние ухудшается, обратитесь напрямую в отделение неотложной помощи больницы.

Если при возникновении/во время протекания приступа астмы Вы не приняли сразу лекарства против приступа, Ваше дыхание станет затрудненным. Если Вы используете во время приступа астмы PEF-метр, чтобы проконтролировать свою максимальную скорость выдоха, то скорее всего его показатель будет самым меньшим из все Ваших лучших результатов. Это тоже поможет подтвердить ухудшение состояния.
Если Вы не получите лечения, достаточного для облегчения приступа астмы, то может случится, что Ваша речь будет затруднена или вовсе невозможна. Причиной этого является снижение уровня кислорода в крови, которое вызывает изменение цвета кожи и губ – они становятся посиневшими. В такой ситуации Вы должны как можно быстрее найти помощь.
Важно помнить:
|
Жизнь больного астмой не должна отличаться от жизни людей, не страдающих данным заболеванием. Вы чувствуете свое тело лучше, чем кто-либо другой, поэтому Вы сможете сами сделать многое для улучшения своего самочувствия. Важно строго придерживаться плану лечения и избегать факторов, вызывающих приступ астмы. Каждый человек индивидуален, и то же правило действует для симптомов, которые проявляются у разных людей по-разному. Самым важным является наблюдение за окружающей средой. Контакт с аллергенами (возбудителями аллергии), химикатами или другими возбудителями могут быть причиной возникновения астмы.
Важно строго придерживаться плану лечения и избегать факторов, вызывающих приступ астмы. Каждый человек индивидуален, и то же правило действует для симптомов, которые проявляются у разных людей по-разному. Самым важным является наблюдение за окружающей средой. Контакт с аллергенами (возбудителями аллергии), химикатами или другими возбудителями могут быть причиной возникновения астмы.
Кроме этого дыхательные пути могут раздражать сильные запахи (например краски или домашняя химия). Приступ астмы могут вызвать и сильные эмоциональные переживания как смех, плач или, наоборот, стресс, некоторые лекарства. Нужно знать, какие лекарства Вы принимали раньше и как они на Вас влияли. Следите за тем, чем Вы питаетесь. Если некоторые продукты вызывают у Вас аллергию, то от них нужно отказаться. Течение астмы можно зависеть от других сопутствующих заболеваний. Например, обратный заброс содержимого желудка в пищевод (болезнь гастроэзофагального рефлюкса) может быть причиной изжоги, и вызвать симптомы астмы, особенно ночью.
Рекомендуется вести дневник наблюдения за самочувствием, куда нужно отметить информацию о каждодневной деятельности (например, о составе еды, сколько двигались, были ли изменения в самочувствии в связи со сменой окружающей среды, напряженные ситуации и т.д.), для того, чтобы отследить, в ответ на какой фактор обостряет приступ астмы, и что помогает держать приступ астмы под контролем.
Ниже приведены главные раздражители и аллергены, контакт с которыми надо избегать. Эти раздражители могут вызвать изменение самочувствия и спровоцировать возникновение приступа астмы.
• Холодный воздух
В случае контакта с очень холодным воздухом, дыхательные пути могут раздражаться, что в свою очередь может вызвать приступ астмы. Если Вы находитесь в зимнее время на улице, закройте шарфом рот и нос.
• Тренировка
Вы не должны избегать тренировок, если у Вас диагностирована астма. Обсудите со своим врачом и найдите наиболее подходящий для Вас план тренировок. До тренировки важно немного разогреться и после тренировки немного «остыть». Избегайте тренировок на холодном воздухе или во время цветения. Также избегайте тренировок, если Ваша астма находится не под контролем.
Обсудите со своим врачом и найдите наиболее подходящий для Вас план тренировок. До тренировки важно немного разогреться и после тренировки немного «остыть». Избегайте тренировок на холодном воздухе или во время цветения. Также избегайте тренировок, если Ваша астма находится не под контролем.
• Инфекционные заболевания
Легочные инфекции – такие как бронхит или воспаление легких – могут быть опасны для больного астмой. Увеличенное количество слизи и воспаление в дыхательных путях создают трудности с дыханием.
Если у Вас астма, то Вы можете вакцинировать себя от гриппа – обсудите эту тему с Вашим врачом.
• Цветочная пыльца
Цветочная пыльца в большинстве своем является основным аллергеном, которые вызывает у многих людей как аллергические реакции, так и обострение аллергической астмы.
• Лишний вес
Астма больше всего распространена среди людей с лишним весом – как у взрослых, так и детей. У детей, которые соприкасаются с пассивным курением, присутствует больший риск заболеть астмой. У подростков, которые курят, также увеличен риск заболеть астмой. У взрослых, у которых на работе и дома есть контакт с табачным дымом, риск заболеть астмой больше на 40-60%, чем у тех, кто не соприкасается с дымом. Если у Вас диагностирована астма, то курение Вам противопоказано. Также никто не должен курить в помещениях, где Вы пребываете. На улице старайтесь избегать мест, где курение разрешено и может быть запах табака.
У детей, которые соприкасаются с пассивным курением, присутствует больший риск заболеть астмой. У подростков, которые курят, также увеличен риск заболеть астмой. У взрослых, у которых на работе и дома есть контакт с табачным дымом, риск заболеть астмой больше на 40-60%, чем у тех, кто не соприкасается с дымом. Если у Вас диагностирована астма, то курение Вам противопоказано. Также никто не должен курить в помещениях, где Вы пребываете. На улице старайтесь избегать мест, где курение разрешено и может быть запах табака.
• Плесневые грибки во внутренних помещениях
Плесень обычно возникает во влажных помещениях. Вдыхание спор грибков может вызвать аллергические реакции. Держите свою ванную комнату, кухню и подвал чистыми и сухими
• Тараканы
Тараканы и их выделения могут быть причиной аллергических реакций у многих людей. Тараканов привлекают остатки еды, мусор и сухие продукты.
 Не держите мусор в открытом виде.
Не держите мусор в открытом виде.• Перхоть домашних животных
Перхоть домашних животных происходит из кожи, шерсти и перьев. Перхоть выделяют большинство домашних животных – собаки, кошки, птицы и грызуны. Если у Вас диагностирована астма, то не рекомендуется заводить домашних животных. Если у Вас уже есть домашнее животное, то его нельзя держать в спальне. Домашнее животное нужно регулярно мыть.
Важно помнить:
|
Тест контроля над астмой (Asthma Control Test — ACT) поможет Вам оценить то, как Вы контролируете заболевание. Выберите подходящий ответ на каждый вопрос и запишите численное значение (от одного до пяти) в квадратную ячейку, расположенную справа.
Для получения результата сложите все значения ответов.
1 вопрос
Насколько часто в последние 4 недели астма мешала Вашей деятельности на работе, учебе, или дома?
| Все время | Очень часто | Иногда | Редко | Никогда | Баллы |
| 1 | 2 | 3 | 4 | 5 |
2 вопрос
Как часто за последние 4 недели Вы отмечали у себя нехватку воздуха?
| Чаще, чем раз в день | Раз в день | От 3 до 6 раз в неделю | Один или два раза в неделю | Ни разу | Баллы |
| 1 | 2 | 3 | 4 | 5 |
3 вопрос
Как часто за последние 4 недели Вы просыпались ночью или раньше, чем обычно, из-за симптомов астмы (свистящего дыхания, кашля, нехватку воздуха, стеснения в груди или боли в груди)?
| 4 и более ночей в неделю | 2 или 3 ночи в неделю | Один раз в неделю | Один или два раза за последние 4 недели | Ни разу | Баллы |
| 1 | 2 | 3 | 4 | 5 |
4 вопрос
Как часто за последние 4 недели Вы использовали свой ингалятор (например с сальбутамолом)?
| 3 раза в день или чаще | 1 или 2 раза в день | 2 или 3 раза в неделю | Один раз в неделю или реже | Ни разу | Баллы |
| 1 | 2 | 3 | 4 | 5 |
5 вопрос
Как бы Вы оценили, насколько Вам удавалось контролировать астму за последние 4 недели?
| Совсем не удавалось контролировать | Редко удавалось контролировать | В некоторой степени удавалось контролировать | Хорошо удавалось контролировать | Полностью удавалось контролировать | Баллы |
| 1 | 2 | 3 | 4 | 5 |
ИТОГО:
. ……………………. ……………………. |
Объяснение результатов
| 25 баллов – Поздравляем с прекрасным результатом! | от 20 до 24 – Удовлетворительный результат | менее 20 – Плохой результат |
| Вы полностью контролировали астму за последние 4 недели. У Вас не было симптомов астмы и связанных с ней ограничений. Если Ваше состояние ухудшится, проконсультируйтесь с врачом или медсестрой. |
Возможно, что за последние 4 недели Вы хорошо контролировали астму, но не полностью. Ваш врач или медсестра могут помочь вам добиться полного контроля над астмой. |
Возможно, что за последние 4 недели Вам не удавалось контролировать астму. Ваш врач и медсестра могут посоветовать Вам, какие план действий нужно принять, чтобы добиться улучшения контроля над астмой.  |
Просмотрите результаты теста вместе с Вашим семейным врачом или медсестрой.
Braman, S. S. 2006. The global burden of asthma. Chest, 130, 4s–12s.
Carson, K. V., Chandratilleke, M. G., Picot, J., Brinn, M. P., Esterman, A. J. & Smith, B. J. 2013. Physical training for asthma. Cochrane Database Syst Rev, 9, Cd001116
Heikkinen, S. A., Quansah, R., Jaakkola, J. J. & Jaakkola, M. S. 2012. Effects of regular exercise on adult asthma. Eur J Epidemiol, 27, 397–407.
Jia, C. E., Zhang, H. P., LV, Y., Liang, R., Jiang, Y. Q., Powell, H., Fu, J. J., Wang, L., Gibson, P. G. & Wang, G. 2013. The Asthma Control Test and Asthma Control Questionnaire for assessing asthma control: Systematic review and meta-analy- sis. J Allergy Clin Immunol, 131, 695–703.
Lim, S. S., Vos, T., Flaxman, A. D., Danaei, G., Shibuya, K., Adair-Rohani, H., et al. 2012. A comparative risk assessment of burden of disease and injury at- tributable to 67 risk factors and risk factor clusters in 21 regions, 1990–2010: a systematic analysis for the Global Burden of Disease Study 2010. Lancet, 380, 2224–60.
Meren, M., Raukas-Kivioja, A., Jannus-Pruljan, L., Loit, H. M., Ronmark, E. & Lundback, B. 2005. Low prevalence of asthma in westernizing countries-myth or reality? Prevalence of asthma in Estonia – a report from the “FinEsS” study. J Asthma, 42, 357–65
McCoy, E. K., Thomas, J. L., Sowell, R. S., George, C., Finch, C. K., Tolley, E. A.
& SELF, T. H. 2010. An evaluation of peak expiratory flow monitoring: a compa- rison of sitting versus standing measurements. J Am Board Fam Med, 23, 166–70.
Quanjer, P. H.,.Stanojevitc S, Cole TJ, Baur X, Hall GL, Culver BH, et al Mul- ti-ethnic reference values for spirometry for the 3–95-yr age range: the globaal lung function 2012 equations. Eur Respir J. 2012; 40 (6):1324–43.
H.,.Stanojevitc S, Cole TJ, Baur X, Hall GL, Culver BH, et al Mul- ti-ethnic reference values for spirometry for the 3–95-yr age range: the globaal lung function 2012 equations. Eur Respir J. 2012; 40 (6):1324–43.
Sagedasemate haiglaväliste infektsioonhaiguste laboratoorse diagnostika ja ravi ja diagnostika algoritmid perearstidele 2005
Sistek, D., Wickens, K., Amstrong, R., D’souza, W., Town, I. & Crane, J. 2006. Predictive value of respiratory symptoms and bronchial hyperresponsiveness to diagnose asthma in New Zealand. Respir Med, 100, 2107–11.
Tarlo, S. M., Balmes, J., Balkissoon, R., Beach, J., Beckett, W., Bernstein, D., Blanc, P. D., Brooks, S. M., Cowl, C. T., Daroowalla, F., Harber, P., Lemiere, C., Liss, G. M., Pacheco, K. A., Redlich, C. A., Rowe, B. & Heitzer, J. 2008. Diagnosis and management of work-related asthma: American College Of Chest Physicians Consensus Statement. Chest, 134, 1s–41s.
Täiskasvanute astma käsitlus esmatasandil RJ_J/3.1–2014. Eesti ravijuhend.
Лечение астмы у взрослых на первичном уровне
В основе данного руководства для пациентов лежит одобренное в 2014 году эстонское руководство «Лечение астмы у взрослых на первичном уровне» и рассмотренные там темы вместе с рекомендациями. Рекомендации для руководства были составлены на основе анализа литературы, основанной на доказательной медицине, и учитывая потребности в Эстонии и возможности здравоохранения.
Руководство для пациентов помогает справиться с болезнью, выяснить характер тревожного расстройства, разные факторы риска, возможные причины обострения астмы, дает рекомендации по образу жизни и самопомощи, которые помогут облегчить болезнь, объясняет особенность лечения астмы, действие разных групп лекарств, а также важность постоянного лечения. Целью также является обеспечение информированности больного астмой о своем заболевании и по возможности продуктивное сотрудничество с лечащим врачом.

В руководстве для пациентов рассмотрена характер заболевания астма, разные факторы риска, каждодневные проблемы, связанные с заболеванием, возможности лечения и виды лечения, исходя из точки зрения пациента. В составлении руководства по лечению участвовали как представители семейных врачей и врачей-пульмонологов, которые каждый день занимаются диагностикой астмы, консультированием больных астмой и их лечением, так и представители больных астмой, которые внесли в руководства поправки с точки зрения пациентов.
Врачу рекомендовано выдать пациенту письменные предписания для лечения астмы, это поможет лучше запомнить схему лечения. Данное руководство хорошо использовать как материал, дающий индивидуальные рекомендации и в качестве письменного источника информации для пациента.
Главные рекомендации
|
Астма – это хроническое воспалительное заболевание дыхательных путей, распространенность которого во всем мире за последние годы сильно выросла (Braman 2006), и при котором время от времени наступают периоды затруднения дыхания из-за сужения нижних дыхательных путей. Сужение дыхательных путей проходит частично или полностью или само по себе или при помощи лечения. Считается, что многие люди на самом деле не знают, что у них астма, и поэтому они не получают должного лечения. В то же время, у большинства больных астмой при помощи лечения можно достичь полного контроля над заболеванием, и таким образом сохранить качество жизни и работоспособность.
Движение воздуха в организме начинается через нос или рот. Если Вы вдыхаете, то воздух движется в легкие через трахею и легочные трубки (бронхи). Бронхи заканчиваются небольшими пузырькообразными образованиями (альвеолами), где происходит обмен кислорода и углекислого газа. Из альвеол кислород всасывается в кровь, а углекислый газ, образующийся в организме, переходит из крови в альвеолы. При выходе воздух вместе с углекислым газом выводится из легких. В норме при дыхании все дыхательные пути открыты и воздух движется по ним свободно и беспрепятственно.
При астме в дыхательных путях происходит воспаление, они раздражены и сужены, и движение воздуха в них затруднено. Это обусловлено астматическим воспалением, что создает в слизистой отек и увеличение выделения слизи. Воспаление слизистой и вызываемое им сужение бронхов является защитной реакцией против разных внешних раздражителей. При астме дыхательные пути более чувствительны чем обычно, и легко реагируют на разные раздражители. Сужение дыхательных путей может быть вызвано, например, раздражающими запахами, холодной погодой, сильным стрессом и контактом с животными или пыльцой.
При астме дыхательные пути более чувствительны чем обычно, и легко реагируют на разные раздражители. Сужение дыхательных путей может быть вызвано, например, раздражающими запахами, холодной погодой, сильным стрессом и контактом с животными или пыльцой.
- чувство удушья
- нехватка воздуха (которая может быть произойти и в ночное время)
- свистящее дыхание и хрипы, особенно в глубоком выдохе
- кашель, который происходят чаще в течение ночи и/или ранним утром
- напряжение или тяжесть в грудной клетке (Систек и др, 2006).
Симптомы астмы могут проявляться в более легкой или тяжелой форме, и длиться от нескольких часов до нескольких дней, если не диагностировать астму и не лечить симптомы. Приступом астмы называется такое состояние, когда все симптомы астмы – нарушение дыхания, свистящее дыхание, кашель, нехватка воздуха и чувство тяжести в груди – развиваются очень быстро. Проявление симптомов (особенно в первый раз) может вызвать чувство страха, неизвестности, беспомощности. Причин запуска приступа астмы может быть несколько: излишняя физическая нагрузка, разные факторы окружающей среды, стресс или контакт с аллергенами.
Проявление симптомов (особенно в первый раз) может вызвать чувство страха, неизвестности, беспомощности. Причин запуска приступа астмы может быть несколько: излишняя физическая нагрузка, разные факторы окружающей среды, стресс или контакт с аллергенами.
В Эстонии астмой болеют 5-8% взрослого населения или 70 000-112 000 человек (Merenet al 2005). Заболеваемости астмой у взрослых способствует как генетические (неизменяемые) факторы риска, так и факторы риска окружающей среды (изменяемые). Астма, проявляющаяся во взрослом возрасте, чаще всего возникает у женщин. На заболевание астмой влияют следующие факторы:
- генетическая предрасположенность, которая больше у тех людей, родс- твенники которых уже болеют/болели астмой, аллергическим насморком и атопическим дерматитом.
- инфекции дыхательных путей, перенесенные в раннем детском возрасте, которые в старшем возрасте могут способствовать возникновению астмы
- контакт с аллергенами, находящимися в окружающей среде, а также с химикатами, используемыми в быту и на работе (Tarlo et al 2008).

- курение и лишний вес (Lim et al 2010).
Важно помнить:
|
Если у Вас появились или были в прошлом эпизоды хрипов и свистящего дыхания, особенно при глубоком выдохе, а также эпизоды затрудненного дыхания (одышки), нехватки воздуха и тяжести в груди, приступов кашля, которые начинаются чаще ночью и/или рано утром, то сообщите о них своему врачу. Расскажите о них и в том случае, если к моменту визита к врачу данные симптомы уже прошли.
Расскажите о них и в том случае, если к моменту визита к врачу данные симптомы уже прошли.
Для диагностики астмы врач должен основательно ознакомиться с данными о Вашем здоровье. Врач также должен уточнить, какие заболевания Вы перенесли и есть ли у Вас аллергия. Если на основе анамнеза диагноз астмы все равно останется под вопросом, нужно провести дополнительные обследования.
Для диагностики астмы нет единственного и конкретного способа, и ее нельзя диагностировать только на основании опросника. Обычно врач начинает с прослушивания легких с помощью стетоскопа, что помогает установить, если ли в дыхательных путях воспаление. В случае астмы при прослушивании в легких слышны свисты, хрипы и/или затяжные выдохи. Если при прослушивании не обнаружились вышеперечисленные симптомы, то это еще не значит, что диагноз астмы исключен.
Если врач подозревает у Вас астму, то он может назначить Вам спирографическое обследование. Если спирографическое обследование не показало признаков астмы, но у Вас все присутствуют симптомы астмы, возникающие днем или ночью по неизвестной причине, то Вам назначат пробное лечение или направят к пульмонологу на консультацию.
Если спирографическое обследование не показало признаков астмы, но у Вас все присутствуют симптомы астмы, возникающие днем или ночью по неизвестной причине, то Вам назначат пробное лечение или направят к пульмонологу на консультацию.
Спирография является обследованием дыхательных путей, во время которого оценивается объем и скорость передвижения вдыхаемого и выдыхаемого воздуха, а также заполняемость легочных путей. Таким образом мы имеем дело с исследованием легочной функции.
Спирография безболезненна и не наносит какой-либо значительный вред Вашему самочувствию. В некоторых случаях частое сильное вдыхание/ выдыхание может поднять давление в грудной клетке, животе и внутриглазное давление и доставить таким образом неприятные ощущения. Для спирографии есть противопоказания, о которых Вас обязательно проинформируют перед обследованием врач или медсестра. Врач и медсестра дадут Вам точные указания, за чем нужно следить перед приходом на обследование:
- Если Вы используете вспомогательное средство с бронхорасширяющими веществами (бронходилятаторами), или так называемый ингаляторпитчер, то в зависимости от времени действия лекарства врач даст Вам рекомендацию не использовать его от 4 до 24 часов перед обследованием.

- Избегайте физической нагрузки
- Не курите
- Не приходите на обследование с полным желудком, но за два часа перед началом обследования можно немного перекусить.
Проведение спирографического обследования
- До обследования Вас взвесят и измерят, данные будут занесены в компьютер
- При проведении обследования Ваш нос закроют прищепкой, чтобы ис- ключить дыхание через нос и в рот поместят специальный мундштук. Мундштук держат во рту и Вы будете дышать через него в течение всего обследования, спина и шея должны быть прямыми (см. рисунки 1 и 2).
- Сначала врач или медсестра попросит Вас несколько раз вдохнуть и выдохнуть через мундштук в спокойном темпе.
- Далее нужно будет максимально глубоко вдохнуть и затем выдохнуть так быстро как сможете, пока легкие полностью не очистятся. Это может длится несколько секунд. Медсестра расскажет Вам, как долго Вы должны будете дышать в таком темпе.

- Вас могут попросить максимально глубоко вдохнуть и затем выдохнуть как можно дольше, пока легкие не очистятся.
- Такие циклы дыхания проводят обычно несколько раз — по крайней мере три раза, но обычно не больше восьми раз. Если функция легких нарушена, то Вы должны будете принять бронходилятаторы быстрого действия и по прошествии 15 минут будет проведено новое спирографическое обследование.
Спирография измеряет объем и/или скорость движения воздуха, который человек может вдохнуть и выдохнуть. Чаще всего измеряются:
- Количество воздуха, которое Вы можете с силой выдохнуть в течение одной секунды после максимального вдоха. Это называют объёмом форсированного выдоха за 1 секунду (FEV1). Если дыхательные пути в порядке, человек может в течение одной секунды выдохнуть большинство находящегося в легких воздуха.

- Максимальный объем воздуха, который Вы можете с силой выдохнуть после максимального вдоха. Этот объем называют форсированной жизненной ёмкостью легких (FVC).
В результате расчета результатов спирографии вышеприведенные два показателя сравниваются с контрольными показателями. Ваш возраст, рост и пол влияют на объем легких и их учитывают при расчете результатов. Об астме могут сигнализировать то, что отношение FEV1/FVC меньше чем контрольный показатель. Низкие значения говорят о том, что Ваши дыхательные пути сузились, а это типичный признак астмы. Обычно спирографию повторяют еще раз после того, как Вы принимаете расслабляющее дыхание лекарство. Если у Вас астма, то в ходе обследования, проведенного после приема лекарства, будет увеличен максимально выдыхаемый объем воздуха. Если спирографическое обследование не дает результатов, которые бы четко указывали на астму, то врач может назначить Вам пробное лечение ингаляционными глюкокортикоидами.
 Врач оценит эффект пробного лечения по прошествии четырех недель: на астму будут указывать увеличение FEV1 по крайней ере на 200 мл или значительное улучшение клинических симптомов.
Врач оценит эффект пробного лечения по прошествии четырех недель: на астму будут указывать увеличение FEV1 по крайней ере на 200 мл или значительное улучшение клинических симптомов.Может случиться, что Вам противопоказано проведение спирографии. В таком случае в исключительном порядке для диагностики используют PEF- метрию или измерение пиковой скорости экспираторного (выдыхаемого) воздуха, на фоне пробного лечения. Пиковую скорость выдоха измеряют с помощью трех измерений подряд с помощью PEF-метра, из результатов которых берется самое большое значение (Quanjer et al 1997). Во время измерения пациент может стоять или сидеть и его спина и шея должны быть прямыми (McCoy et al 2010). С помощью PEF-метра определяется максимальная скорость выдыхаемого воздуха (см. также главу «Контроль за астмой»).
Если Ваши жалобы и клинические симптомы дают возможность врачу подозревать у Вас астму, но результаты спирографии и пробного лечения не подтверждают диагноза, то врач направит Вас к пульмонологу.

Если Ваш кашель длится дольше, чем восемь недель, то Вам могут сделать и рентгеновское обследование, хотя в общих случаях его не делают для диагностики астмы («Лабораторная диагностика и лечение наиболее частых внебольничных инфекционных заболеваний и диагностические алгоритмы для семейных врачей 2015»).
Для диагностики не нужно определять аллергены («Лечение астмы у взрослых на первичном медицинском уровне», Эстонское руководство для лечения 2014). Если врач все-таки подозревает, что Ваши симптомы астмы вызваны аллергией, то есть имеет место аллергическая астма, то нужно сделать кожные тесты или пробу крови для уточнения возможных аллергенов.
Важно помнить:
|
Для лечения астмы используются разные возможности. Важно знать, что нет одного наилучшего способа лечения, который подходил бы для всех. Заболевание у разных пациентов протекает по-разному, и для того, чтобы лекарство действо- вало, лечение астмы зависит от Ваших персональных потребностей.
Важно знать, что нет одного наилучшего способа лечения, который подходил бы для всех. Заболевание у разных пациентов протекает по-разному, и для того, чтобы лекарство действо- вало, лечение астмы зависит от Ваших персональных потребностей.
Целью лечения является достижение и поддержание хорошего контроля над астмой, а также улучшение качества жизни заболевшего астмой. Этот результат желательно достичь при наименьшей дозе лекарства/лекарств и с наименьшими побочными эффектами.
Астма хорошо контролируется, если:
- Симптомы не появляются в дневное время, или они появляются только кратковременно и не чаще двух дней в неделю
- В ночное время симптомы не появляются, или они появляются не чаще двух эпизодов в месяц
- Астма не ограничивает физическую активность
- Пациент не нуждается в лечении приступов (в быстродействующих бронхо- дилятаторах) или использует эти лекарства не чаще двух раз в неделю.

- Показатели легочных функций остаются в пределах нормы (по крайней мере 80% от показателей за последние пять лет).
- Серьезных обострений больше нет, или они появляются не чаще, чем раз в году.
Если у Вас подозревают астму, или она уже диагностирована, то очень важно, чтобы Вы рассказывали о своем самочувствии врачу. Вместе с врачом Вы найдете план лечения, подходящий Вам наилучшим образом.
До визита к врачу отследите:
- Свое дыхание
- Могут ли некоторые виды деятельности спровоцировать приступ астмы или нарушение дыхания
- Происходят ли у Вас нарушения дыхания на работе, в то время как дома
- Вы чувствуете себя лучше
 Приложение 1 руководства для пациентов).
Приложение 1 руководства для пациентов).
Врач может спросить Вас о том, какие симптомы у Вас присутствуют, когда они начинаются и как часто они случаются. Вас спросят о других данных о здоровье, и могут спросить, есть ли астма у кого-либо из Ваших родственников. Информация о том, были ли у Ваших родственников какие-либо проблемы с дыханием, легочные заболевания или аллергии.
Для врача можно составить список из лекарств, пищевых добавок и витаминов, которые Вы употребляете.
Самым важным раздражителем дыхательных путей является табачный дым. Курение является одним из самых важных рисков, угрожающих Вашему здоровью. Отказ от курения поможет Вам значительно улучшить контроль над астмой.
Важным фактором риска является недостаточность физической активности (Lim et al 2012).
 Соответствующая Вам физическая нагрузка очень реко- мендуется при астме. Регулярные физические тренировки способствуют лучшему усваиванию кислорода, могут улучшить качество жизни и контроль над астмой (Carson et al 2013; Heikkinen et al 2012).
Соответствующая Вам физическая нагрузка очень реко- мендуется при астме. Регулярные физические тренировки способствуют лучшему усваиванию кислорода, могут улучшить качество жизни и контроль над астмой (Carson et al 2013; Heikkinen et al 2012).Для больных астмой не противопоказана вакцинация от гриппа («Лечение астмы у взрослых на первичном уровне», Эстонское руководство по лечению 2014).
|
Важно помнить:
|
Медикаментозное лечение
Целью фармакологического лечения астмы является не только облегчение симптомов, но и достижение необходимого контроля над астмой с как можно меньшими побочными эффектами.
Лечение астмы разделяется на базовое лечение, которое используется регулярно для держания астмы под контролем, и лечение приступов, которое согласно потребностям используется для быстрого облегчения приступов астмы. Для пациентов с легкой эпизодической астмой врачи рекомендуют лечение приступов β2—агонистами короткого действия, для пациентов с постоянной астмой врачи назначают постоянное базовое лечение и при необходимости лечение приступов.
Базовое лечение
В качестве базового лечения используются ингаляционные или вдыхаемые лекарства, целью которых является как облегчение симптомов, так и профи- лактика обострений астмы и сохранение легочной функции. Обычно лечение начинают с вдыхаемых глюкокортикостероидов или гормонального лечения. У этих лекарств есть противовоспалительное действие, они уменьшают отек и раздражение на стенках нижних дыхательных путей, облегчая таким образом проблемы с дыханием.
Обычно лечение начинают с вдыхаемых глюкокортикостероидов или гормонального лечения. У этих лекарств есть противовоспалительное действие, они уменьшают отек и раздражение на стенках нижних дыхательных путей, облегчая таким образом проблемы с дыханием.
В базовом лечении используют поэтапный подход: начинают с приема дозы лекарств самого низкого уровня, по возможности с лекарств первичного выбора. Если лекарства первичного выбора не могут справиться с контролем над астмой, то врач выписывает дозу лекарства следующего уровня базового лечения. Если астму удается контролировать по крайней мере три месяца, то врач может вернуть дозу лекарства на прежний уровень. Врач регулярно отслеживает действие лекарств и при необходимости может изменить дозу лекарств. Если одно лекарство не дает нужного эффекта контроля над астмой, то врач может посоветовать дополнительно другое лекарство. Обычно для этого используют β2 –агонисты длительного действия. Можно использовать два разных ингалятора, но удобнее, если два лекарства скомбинированы в одном ингаляторе.
Можно использовать два разных ингалятора, но удобнее, если два лекарства скомбинированы в одном ингаляторе.
β2–агонисты длительного действия (бронходилятаторы) помогают открыть дыхательные пути, облегчая дыхание. Препараты, расслабляющие бронхи, помогают избежать одышку и свистящее дыхание. Данные лекарства не помогают при обострении астмы.
Существует также группа реже используемых лекарств, которые можно принимать через рот в виде таблеток.
Если в течение одного месяца использования базового лечения желаемый результат не был достигнут, то врач должен оценить прежде всего Вашу технику ингаляции и то, насколько Вы придерживаетесь плана лечения и рекомендуемого образа жизни. При необходимости схему лечения меняют – например, дозы лекарства, сами лекарства или частоту их приема. Если надлежащий контроль над астмой держался по крайней мере три месяца, врач может порекомендовать уменьшение базового лечения. Если же контроль не достигается и комбинацией двух лекарств в увеличенных дозах, то семейный врач направит Вас на консультацию к пульмонологу.
Лечение приступов
Лечение приступов бронходилятаторами эффективно помогает облегчить уже имеющиеся симптомы астмы, но данные лекарства против приступов не помогают предупреждать обострения астмы.
β2–агонисты короткого действия, которые называют также бронхо- дилятаторами быстрого действия, помогают облегчить симптомы астмы. Они расслабляют мышцы в стенках дыхательных путей, помогают открыть дыхательные пути и облегчают дыхание. Таким образом, снижается напряжение в грудной клетке, связанное с астмой, свистящее дыхание и кашель. Их действие краткосрочно и иногда, в случае обострения симптомов, их нужно использовать повторно. Попросите врача записать для Вас, какое точное максимальное количество доз за какое время можно использовать без опасности для здоровья. В случае обострения астмы используются таблетки глюкокортикостероидов. Схему лечения назначает Вам лечащий врач. Кроме таблеток нужно продолжать постоянный прием ингаляционного препарата из базового лечения.
Кроме таблеток нужно продолжать постоянный прием ингаляционного препарата из базового лечения.
До начала лечения астмы врач должен оценить степень тяжести астмы. От этого зависит доза лекарства и частота его применения. Далее Вам необходимо вместе с врачом и медсестрой найти подходящий ингалятор и выучить ингаляционную технику. Ингаляторы удобны в использовании, их легко носить с собой и с ними легко иметь дело.
В случае фармокологического лечения очень важна ингаляционная техника, лечащий врач или медсестра познакомят Вас с нею. Также очень важен выбор подходящего для Вас ингаляционного средства.
Существует несколько видов ингаляторов, поэтому очень важно при получении первого лекарства или при его смене выучить новую технику. Лучшим способом является наглядная проба, которую можно провести, например, во время приема семейной медсестры.
Правильной ингаляционной технике обучает семейный врач или медсестра
Используются как порошковые ингаляторы, так и ингаляторы с дозатором.
 Лекарства, используемые как в ингаляторах с дозаторами, так и в порошковых ингаляторах, действуют одинаково. Примеры разных ингаляторов приведены в Приложении 2 данного руководства для пациентов.
Лекарства, используемые как в ингаляторах с дозаторами, так и в порошковых ингаляторах, действуют одинаково. Примеры разных ингаляторов приведены в Приложении 2 данного руководства для пациентов.NB! К сожалению многие пациенты с астмой используют ингалятор не- правильно. В случае неправильного использования ингалятора от лекарства пользы не будет.
1. Ингаляторы с дозаторами
Из данных ингаляторов лекарства освобождается при нажатии канистры и непосредственном вдохе (см. Приложение 2 руководства для пациентов).
Ингаляторы с дозаторами используются как для лечения приступов, так и в приеме базовых лекарств.
- Удалите крышку с ингалятора.
- Встряхните ингалятор.
- Держите ингалятор вертикально, безымянный палец поможет Вам освободить лекарство из ингалятора.
- Держите мундштук ингалятора возле рта и глубоко выдыхайте.

- Поместите мундштук в рот, крепко захватив его губами, поднимите подбородок слегка вверх. В то же время, когда Вы глубоко и равномерно вдыхаете, нажмите канистру, чтобы освободить дозу лекарства.
- Вдохните долго и глубоко, чтобы лекарство поступило глубоко в легкие.
- Удалите мундштук изо рта, закройте рот и задержите на 10 секунд дыхание.
- Выдыхайте через нос и при необходимости повторите процедуру.
- После ингаляции лекарства прополоскайте рот.
- Избегайте попадания лекарства в глаз.
Если Вы прочитали руководство по технике, попробуйте использовать лекарство самостоятельно на глазах у врача или медсестры. Первый раз используя лекарство дома, делайте это перед зеркалом.
Если у Вас возникли вопросы по поводу использования лекарства, то обязательно задайте их врачу или медсестре, поскольку правильный прием лекарства поможет Вам держать контроль над астмой.
Если использование ингалятора осложнено или Вы не можете его использовать из-за состояния своего здоровья, то обязательно проинформируйте об этом своего врача, который назначит подходящий Вам вид лечения.
Чистка ингалятора
Ингалятор нужно очищать по крайней мере раз в неделю. Это нужно для того, чтобы лекарство не закупоривало сеточки мундштука ингалятора.
Промежуточный резервуар для использования лекарства
Промежуточный резервуар (или спейсер) является ёмкостью, в которой собирается лекарство и позволяет Вам медленно и глубоко вдыхать лекарство один или два раза. Промежуточный резервуар уменьшает вероятность оседания лекарства на язык или на слизистую рта, и помогает большему количеству лекарства попасть в легкие. Промежуточный резервуар подходит для тех, кому трудно одновременно проводить вдох и впрыскивание лекарства.
Несмотря на то, что остаток лекарства, остающийся в промежуточном резервуаре, безвреден, его все-таки нужно регулярно промывать после каждой 1-2 недель. Самым простым способом является промывание теплой водой. После промывания резервуар нужно просушить на воздухе, ни в коем случае не протирая его полотенцем.
Самым простым способом является промывание теплой водой. После промывания резервуар нужно просушить на воздухе, ни в коем случае не протирая его полотенцем.
Порошковые ингаляторы содержат дозы лекарства в виде мелкого порошка, который при вдохе поступает в легкие. При использовании порошкового ингалятора не нужно одновременно вдыхать и освобождать лекарство, но вход должен быть более интенсивным. Таким образом порошковый ингалятор может не подходить для пожилых пациентов или людям, у которых ослаблена работа нервов или мышц.
Порошковые ингаляторы (см. Приложение 2 руководства для лечения) также используются как в лечении приступов, так и в качестве базового лечения, в зависимости от лекарства, которое в них содержится.
Преимущественно используется 2 типа порошковых ингаляторов:
- Ингаляторы с несколькими дозами, которые включают в себя до 200 доз.
- Ингаляторы в одной дозой — при их использовании перед каждым использованием необходимо заменить капсулу с лекарством.
 Нужно помнить, что капсулы нельзя глотать! Лекарство действует только при вдыхании!
Нужно помнить, что капсулы нельзя глотать! Лекарство действует только при вдыхании!
Использование порошкового ингалятора зависит от конкретного типа и марки производства. Далее приведены общие принципы использования таких ингаляторов. При приеме назначенных Вам лекарств очень важно, чтобы Вы прочитали информационный листок и проконсультировались бы по поводу приема со своим врачом или медсестрой.
Как использовать порошковый ингалятор?
- Удалите пробку ингалятора и освободите дозу лекарства.Если у Вас ингалятор, к которому нужно присоединить капсулу, действуйте соответственно инструкции
- Держа мундштук в стороне, глубоко выдохните (не в мундштук).
- Поместите передние зубы вокруг мундштука и плотно сомкните губы вокруг него.
- Быстро, интенсивно и глубоко вдохните через рот в течение 2-3 секунд.
- Удалите мундштук ингалятора изо рта. Задержите дыхание еще на 2-19 секунды.

- Медленно и спокойно выдхните через нос.
Будьте осторожны при очистке порошкового ингалятора. Большую часть порошковых ингаляторов нельзя мыть ни водой, ни мылом. Мундштук можно чистить только сухой тканью.
Обязательно проинформируйте своего врача о других своих заболеваниях (например, повышенное кровяное давление, диабет и др.), так как от этого может зависеть назначенное Вам лечение.
В случае сердечно-сосудистых заболеваний используются лекарства, которые не подходят для больных астмой. Обязательно дайте знать своему врачу обо всех лекарствах, которые Вы принимаете, в том числе и о болеутоляющих. В редких случаях у некоторых пациентов может быть аллергия на аспирин. В таком случае в качестве болеутоляющего можно использовать только парацетомол.
Важно помнить:
|
При астме очень важно ежедневное самостоятельное отслеживание своего самочувствия. Одним из способов является уже упомянутый тест контроля за астмой, а также PEF- метрия. PEF-метр представляет из себя прибор, с помощью которого оценивается максимальная скорость выдоха. С помощью него можно оценить движение воздуха в дыхательных путях и силу мышц, обеспечивающих это действие. В основном на приборе стоит шкала литр/в минуту (l/min).
PEF-метрия не заменяет спирографических обследований у врача. PEF- метр – это небольшой, умещающийся в руках прибор, преимуществом которого является то, что с ним можно быстро провести обследование, и его результаты легко интерпретировать.
 Информацию о контрольных значениях нормы, соответствующие Вам, можно получить у врача.
Информацию о контрольных значениях нормы, соответствующие Вам, можно получить у врача.Как использовать PEF- метр?
• тест нужно проводить стоя, при этом следите, чтобы шея и спина были бы прямыми
• убедитесь, чтобы прибор показывал ноль
• перед началом теста глубоко вдохните
• поместите мундштук прибора в рот и плотно сомкните губы вокруг него
• выдохните в мундштук с максимальной скоростью и силой.
• запишите полученное показание прибора (литр/в минуту)
• повторите тест еще два раза
• в итоге запишите самый максимальный показатель из проведенных трех тестов
• самый большой показатель означает максимальную скорость движения воздуха
• сохраняйте результаты тестов, проведенных в разное время, чтобы при необходимости их можно было бы показать врачу
Для того чтобы держать астму под контролем, нужно строго придерживаться плану лечения. Главные симптомы того, что астма не находится под контролем:
• Вы просыпаетесь ночью из-за приступов астмы
• Вы используете в больших количествах бронходилятаторы
• физическая активность уменьшилась
Врач оценивает состояние астмы с помощью спирографического обследования, которое проводится по необходимости, но в случае постоянной (персистирующей) астмы средней и тяжелой степени тяжести не менее двух раз в год.
Попросите у своего врача письменный план лечения и обсудите с ним, какая схема лечения лучше всего Вам подходит.
|
Важно помнить:
|
Приступ астмы – это резкое ухудшение состояния. Причиной возникновения приступа может быть несколько: излишняя физическая нагрузка, разные факторы окружающей среды, стресс и контакт с аллергенами. Во время приступа астмы дыхательные пути воспаляются, они сужены и повышается выделение слизи. Все это может быть причиной проблем с дыханием, возникновения свистящего дыхания, кашля, нехватки воздуха, и чувства тяжести в груди. Проявление симптомов может спровоцировать чувство страха, неизвестности, беспомощности.
Симптомы, которые могут проявиться при приступе астмы:
- тяжелое свистящее дыхание как во время вдоха, так и выдоха
- непрекращающийся кашель
- учащенное дыхание
- чувство напряжения и боль в груди
- сокращения мышц шеи и груди
- трудности с речью
- возникновение чувства тревоги или паники
- бледность, потливость
- посинение губ
Легкие приступы астмы случаются с большой частотой и обычно продолжаются от нескольких минут до нескольких часов.
При возникновении тяжелого приступа астмы иногда нужно немедленное медицинское вмешательство. Поэтому важно знать, какие симптомы можно считать легкими, и какие нет – такое распознание в нужный момент поможет Вам держать ситуацию под контролем. Попросите у Вашего врача письменный список симптомов обострения. Также попросите его записать для Вас дозы лекарств и количество приемов. Если несмотря на домашнее лечение приступа ситуация все равно ухудшается, нужно вызвать скорую помощь в течение последующего часа.
Для получения рекомендаций Вы можете связаться с круглосуточной информационной службой семейных врачей по короткому телефонному номеру 1220* или же по телефону (+372) 6346 630. B случае потребности получения скорой помощи по телефону экстренной помощи 112. Если Ваше состояние ухудшается, обратитесь напрямую в отделение неотложной помощи больницы.
Если при возникновении/во время протекания приступа астмы Вы не приняли сразу лекарства против приступа, Ваше дыхание станет затрудненным. Если Вы используете во время приступа астмы PEF-метр, чтобы проконтролировать свою максимальную скорость выдоха, то скорее всего его показатель будет самым меньшим из все Ваших лучших результатов. Это тоже поможет подтвердить ухудшение состояния.
Если Вы не получите лечения, достаточного для облегчения приступа астмы, то может случится, что Ваша речь будет затруднена или вовсе невозможна. Причиной этого является снижение уровня кислорода в крови, которое вызывает изменение цвета кожи и губ – они становятся посиневшими. В такой ситуации Вы должны как можно быстрее найти помощь.
Важно помнить:
|
Жизнь больного астмой не должна отличаться от жизни людей, не страдающих данным заболеванием. Вы чувствуете свое тело лучше, чем кто-либо другой, поэтому Вы сможете сами сделать многое для улучшения своего самочувствия. Важно строго придерживаться плану лечения и избегать факторов, вызывающих приступ астмы. Каждый человек индивидуален, и то же правило действует для симптомов, которые проявляются у разных людей по-разному. Самым важным является наблюдение за окружающей средой. Контакт с аллергенами (возбудителями аллергии), химикатами или другими возбудителями могут быть причиной возникновения астмы.
Кроме этого дыхательные пути могут раздражать сильные запахи (например краски или домашняя химия). Приступ астмы могут вызвать и сильные эмоциональные переживания как смех, плач или, наоборот, стресс, некоторые лекарства. Нужно знать, какие лекарства Вы принимали раньше и как они на Вас влияли. Следите за тем, чем Вы питаетесь. Если некоторые продукты вызывают у Вас аллергию, то от них нужно отказаться. Течение астмы можно зависеть от других сопутствующих заболеваний. Например, обратный заброс содержимого желудка в пищевод (болезнь гастроэзофагального рефлюкса) может быть причиной изжоги, и вызвать симптомы астмы, особенно ночью.
Рекомендуется вести дневник наблюдения за самочувствием, куда нужно отметить информацию о каждодневной деятельности (например, о составе еды, сколько двигались, были ли изменения в самочувствии в связи со сменой окружающей среды, напряженные ситуации и т.д.), для того, чтобы отследить, в ответ на какой фактор обостряет приступ астмы, и что помогает держать приступ астмы под контролем.
Ниже приведены главные раздражители и аллергены, контакт с которыми надо избегать. Эти раздражители могут вызвать изменение самочувствия и спровоцировать возникновение приступа астмы.
• Холодный воздух
В случае контакта с очень холодным воздухом, дыхательные пути могут раздражаться, что в свою очередь может вызвать приступ астмы. Если Вы находитесь в зимнее время на улице, закройте шарфом рот и нос.
• Тренировка
Вы не должны избегать тренировок, если у Вас диагностирована астма. Обсудите со своим врачом и найдите наиболее подходящий для Вас план тренировок. До тренировки важно немного разогреться и после тренировки немного «остыть». Избегайте тренировок на холодном воздухе или во время цветения. Также избегайте тренировок, если Ваша астма находится не под контролем.
• Инфекционные заболевания
Легочные инфекции – такие как бронхит или воспаление легких – могут быть опасны для больного астмой. Увеличенное количество слизи и воспаление в дыхательных путях создают трудности с дыханием.
Если у Вас астма, то Вы можете вакцинировать себя от гриппа – обсудите эту тему с Вашим врачом.
• Цветочная пыльца
Цветочная пыльца в большинстве своем является основным аллергеном, которые вызывает у многих людей как аллергические реакции, так и обострение аллергической астмы.
• Лишний вес
Астма больше всего распространена среди людей с лишним весом – как у взрослых, так и детей. У детей, которые соприкасаются с пассивным курением, присутствует больший риск заболеть астмой. У подростков, которые курят, также увеличен риск заболеть астмой. У взрослых, у которых на работе и дома есть контакт с табачным дымом, риск заболеть астмой больше на 40-60%, чем у тех, кто не соприкасается с дымом. Если у Вас диагностирована астма, то курение Вам противопоказано. Также никто не должен курить в помещениях, где Вы пребываете. На улице старайтесь избегать мест, где курение разрешено и может быть запах табака.
• Плесневые грибки во внутренних помещениях
Плесень обычно возникает во влажных помещениях. Вдыхание спор грибков может вызвать аллергические реакции. Держите свою ванную комнату, кухню и подвал чистыми и сухими
• Тараканы
Тараканы и их выделения могут быть причиной аллергических реакций у многих людей. Тараканов привлекают остатки еды, мусор и сухие продукты. Не держите мусор в открытом виде.
• Перхоть домашних животных
Перхоть домашних животных происходит из кожи, шерсти и перьев. Перхоть выделяют большинство домашних животных – собаки, кошки, птицы и грызуны. Если у Вас диагностирована астма, то не рекомендуется заводить домашних животных. Если у Вас уже есть домашнее животное, то его нельзя держать в спальне. Домашнее животное нужно регулярно мыть.
Важно помнить:
|
Тест контроля над астмой (Asthma Control Test — ACT) поможет Вам оценить то, как Вы контролируете заболевание. Выберите подходящий ответ на каждый вопрос и запишите численное значение (от одного до пяти) в квадратную ячейку, расположенную справа.
Для получения результата сложите все значения ответов.
1 вопрос
Насколько часто в последние 4 недели астма мешала Вашей деятельности на работе, учебе, или дома?
| Все время | Очень часто | Иногда | Редко | Никогда | Баллы |
| 1 | 2 | 3 | 4 | 5 |
2 вопрос
Как часто за последние 4 недели Вы отмечали у себя нехватку воздуха?
| Чаще, чем раз в день | Раз в день | От 3 до 6 раз в неделю | Один или два раза в неделю | Ни разу | Баллы |
| 1 | 2 | 3 | 4 | 5 |
3 вопрос
Как часто за последние 4 недели Вы просыпались ночью или раньше, чем обычно, из-за симптомов астмы (свистящего дыхания, кашля, нехватку воздуха, стеснения в груди или боли в груди)?
| 4 и более ночей в неделю | 2 или 3 ночи в неделю | Один раз в неделю | Один или два раза за последние 4 недели | Ни разу | Баллы |
| 1 | 2 | 3 | 4 | 5 |
4 вопрос
Как часто за последние 4 недели Вы использовали свой ингалятор (например с сальбутамолом)?
| 3 раза в день или чаще | 1 или 2 раза в день | 2 или 3 раза в неделю | Один раз в неделю или реже | Ни разу | Баллы |
| 1 | 2 | 3 | 4 | 5 |
5 вопрос
Как бы Вы оценили, насколько Вам удавалось контролировать астму за последние 4 недели?
| Совсем не удавалось контролировать | Редко удавалось контролировать | В некоторой степени удавалось контролировать | Хорошо удавалось контролировать | Полностью удавалось контролировать | Баллы |
| 1 | 2 | 3 | 4 | 5 |
ИТОГО:
| …………………….. |
Объяснение результатов
| 25 баллов – Поздравляем с прекрасным результатом! | от 20 до 24 – Удовлетворительный результат | менее 20 – Плохой результат |
| Вы полностью контролировали астму за последние 4 недели. У Вас не было симптомов астмы и связанных с ней ограничений. Если Ваше состояние ухудшится, проконсультируйтесь с врачом или медсестрой. |
Возможно, что за последние 4 недели Вы хорошо контролировали астму, но не полностью. Ваш врач или медсестра могут помочь вам добиться полного контроля над астмой. |
Возможно, что за последние 4 недели Вам не удавалось контролировать астму. Ваш врач и медсестра могут посоветовать Вам, какие план действий нужно принять, чтобы добиться улучшения контроля над астмой. |
Просмотрите результаты теста вместе с Вашим семейным врачом или медсестрой.
Braman, S. S. 2006. The global burden of asthma. Chest, 130, 4s–12s.
Carson, K. V., Chandratilleke, M. G., Picot, J., Brinn, M. P., Esterman, A. J. & Smith, B. J. 2013. Physical training for asthma. Cochrane Database Syst Rev, 9, Cd001116
Heikkinen, S. A., Quansah, R., Jaakkola, J. J. & Jaakkola, M. S. 2012. Effects of regular exercise on adult asthma. Eur J Epidemiol, 27, 397–407.
Jia, C. E., Zhang, H. P., LV, Y., Liang, R., Jiang, Y. Q., Powell, H., Fu, J. J., Wang, L., Gibson, P. G. & Wang, G. 2013. The Asthma Control Test and Asthma Control Questionnaire for assessing asthma control: Systematic review and meta-analy- sis. J Allergy Clin Immunol, 131, 695–703.
Lim, S. S., Vos, T., Flaxman, A. D., Danaei, G., Shibuya, K., Adair-Rohani, H., et al. 2012. A comparative risk assessment of burden of disease and injury at- tributable to 67 risk factors and risk factor clusters in 21 regions, 1990–2010: a systematic analysis for the Global Burden of Disease Study 2010. Lancet, 380, 2224–60.
Meren, M., Raukas-Kivioja, A., Jannus-Pruljan, L., Loit, H. M., Ronmark, E. & Lundback, B. 2005. Low prevalence of asthma in westernizing countries-myth or reality? Prevalence of asthma in Estonia – a report from the “FinEsS” study. J Asthma, 42, 357–65
McCoy, E. K., Thomas, J. L., Sowell, R. S., George, C., Finch, C. K., Tolley, E. A.
& SELF, T. H. 2010. An evaluation of peak expiratory flow monitoring: a compa- rison of sitting versus standing measurements. J Am Board Fam Med, 23, 166–70.
Quanjer, P. H.,.Stanojevitc S, Cole TJ, Baur X, Hall GL, Culver BH, et al Mul- ti-ethnic reference values for spirometry for the 3–95-yr age range: the globaal lung function 2012 equations. Eur Respir J. 2012; 40 (6):1324–43.
Sagedasemate haiglaväliste infektsioonhaiguste laboratoorse diagnostika ja ravi ja diagnostika algoritmid perearstidele 2005
Sistek, D., Wickens, K., Amstrong, R., D’souza, W., Town, I. & Crane, J. 2006. Predictive value of respiratory symptoms and bronchial hyperresponsiveness to diagnose asthma in New Zealand. Respir Med, 100, 2107–11.
Tarlo, S. M., Balmes, J., Balkissoon, R., Beach, J., Beckett, W., Bernstein, D., Blanc, P. D., Brooks, S. M., Cowl, C. T., Daroowalla, F., Harber, P., Lemiere, C., Liss, G. M., Pacheco, K. A., Redlich, C. A., Rowe, B. & Heitzer, J. 2008. Diagnosis and management of work-related asthma: American College Of Chest Physicians Consensus Statement. Chest, 134, 1s–41s.
Täiskasvanute astma käsitlus esmatasandil RJ_J/3.1–2014. Eesti ravijuhend.
новые возможности в контроле и лечении заболевания » Медвестник
– Согласно данным Глобального бремени болезней, растет распространенность БА с одновременным снижением смертности и инвалидизации. Каково место тяжелой бронхиальной астмы в структуре заболеваемости?
– Существующие результаты исследований, как эпидемиологических, так и рандомизированных клинических, говорят о том, что тяжелой резистентной бронхиальной астмой страдает не столь большое число пациентов – порядка 10% от общего числа пациентов с бронхиальной астмой (БА). Эксперты ERS и эксперты ATS считают, что распространенность тяжелой астмы составляет от 3 до 10% от общего числа пациентов с БА. При этом мировые регистры по тяжелой астме говорят о том, что особенно в Европе наблюдается достаточно большая пропорция таких пациентов – от 30 до 60%. В Северной Америке их порядка 20%. По пока предварительным данным российского регистра, пациенты с тяжелой БА составляют порядка 10%.
– Как можно описать эту группу пациентов? Возможные исходы заболевания?
– Несмотря на то, что пациентов с тяжелой БА немного, проблема заключается в том, что на них приходится основная часть ресурсов здравоохранения. Безусловно, такие пациенты имеют при всем этом сниженное качество жизни.
Пациенты с ТБА теряют функцию легких значительно больше, чем обычные пациенты с астмой, поскольку в силу персистенции воспаления у них выражен процесс ремоделирования, то есть структурного перерождения стенок бронхов. Они имеют функциональную характеристику, которая зачастую напоминает хроническую обструктивную болезнь легких. Также бремя тяжелой астмы заключается в том, что достаточно большой процент пациентов на постоянной основе получают оральные стероиды. Это связано с тем, что они входят в группу высокого риска по развитию не только тяжелых обострений, но и обострений, которые могут быть фатальными. Как правило, это обострения с частотой 2 и более раз в год, иногда 3–4 и более. Такие обострения требуют назначения системных глюкокортикоидов, нередко несколько курсов в год, и госпитализации.
Тяжелой формой БА зачастую страдают пациенты среднего и старшего возраста, но есть и молодые пациенты, которые имеют ранний дебют астмы и прогредиентное тяжелое течение заболевания, поэтому как правило уже в 30–40 лет им ставят достаточно тяжелую форму. Такие пациенты являются самыми тяжелыми среди всех пациентов с бронхиальной астмой, так как теряют трудоспособность и имеют высокий процент потерянных лет жизни из-за заболевания.
– Насколько достижимы контроль заболевания и профилактика осложнений у этой группы пациентов?
– Говоря о терапии, мы должны отметить, что, несмотря на то, что пациенты с тяжелой формой БА, как правило, получают максимальные дозы ингаляционных глюкокортикоидов (обычно с 1–2 контроллерами, то есть длительно действующими β-агонистами, антилейкотриеновыми препаратами и длительно действующими антихолинергическими препаратами), а часть из них получают еще оральные глюкокортикоиды, данные пациенты все равно в большинстве случаев остаются неконтролируемыми.
Однако следует отметить, что контроль и профилактика осложнений могут быть достигнуты и у пациента с легкой, и у пациента со средней, и у пациента с тяжелой астмой, но только при подборе соответствующей терапии. Поэтому крайне важно подбирать адекватную терапию, поскольку, если пациентам с ТБА не изменить подходы к их лечению, то исходы заболевания далеко не утешительные – частые обострения, потеря функции легких, инвалидизация и сниженное качество жизни.
Еще одним фактором, осложняющим терапию тяжелой БА, согласно исследованию Дэвида Прайса, является то, что наличие когда-либо у пациента курса системных стероидов (не оральных) существенно увеличивает у него риск развития остеопороза, сахарного диабета II типа и сердечно-сосудистых осложнений по сравнению с тем же пациентом с астмой, которому никогда не назначали системные стероиды и который получал только ингаляционное лечение.
– Каковы актуальные подходы к лечению тяжелой БА? Какие группы препаратов наиболее перспективны в лечении тяжелой БА? Существуют ли новые препараты и какова их доказательная база?
– За последние 20 лет произошел колоссальный прорыв в лечении тяжелой БА, которого все очень ждали, – появился абсолютно новый класс препаратов.
Этот класс препаратов – биологические препараты моноклональных антител к молекулам иммуноглобулина или к молекулам цитокина, которые гиперактивированы у пациентов с тяжелой БА. Данные препараты можно считать спасением для пациентов с тяжелой формой БА, которые имеют в основе заболевания Т2 воспаление (воспаление 2-го типа), характеризуемое эозинофильным воспалением в нижних дыхательных путях.
Первыми такими препаратами стали препараты с гуманизированным моноклональным антителом против иммуноглобулина Е (IgE) – омализумаб. Очень многообещающей является молекула дупилумаба. Для пациентов с Т2 астмой, причем независимо от типа (Т2 астма может быть аллергической или неаллергической), дупилумаб работает одинаково успешно.
Ряд исследований дупилумаба показал потрясающий эффект у пациентов. В исследованиях принимали участие различные пациенты. Были пациенты с очень тяжелой астмой, многие из которых получали в прошлом не один курс системных стероидов и имели большое количество обострений.Также участвовали пациенты с аллергическим фенотипом (тяжелой прогредиентной аллергической астмой и выраженным эозинофильным воспалением), пациенты с поздней эозинофильной астмой, которые стартовали в 30 лет, и пациенты с астмой, которая сопровождается выраженным назальным полипозом (сопутствующей тяжелой патологией). Все пациенты получили выраженный эффект при лечении дупилумабом, достигли контроля и, самое главное, улучшили функцию легких. Изменился даже внешний вид больных – ушел лишний вес, имеющийся из-за терапии с помощью системных стероидов. Многие вернулись к работе и начали абсолютно полноценную жизнь.
Также исследования показали, что препарат способен влиять и на ремоделирование бронхиальной стенки, что тоже является значимым эффектом.
Таким образом можно сказать, что биологические препараты по сути перевернули жизнь пациентов с тяжелой астмой. Теперь главная задача – сделать препараты доступными, чтобы у пациентов с тяжелой формой бронхиальной астмы появился шанс на полноценную жизнь.
Астма
Астма — это хроническая болезнь, для которой характерны периодически повторяющиеся приступы удушья и свистящего дыхания, тяжесть и частота которых варьируются у разных людей. У людей, страдающих астмой, симптомы могут наступать несколько раз в день или в неделю, у некоторых людей приступы случаются во время физической активности или ночью. Во время приступа астмы эпителиальная выстилка бронхиол разбухает, что приводит к сужению дыхательных путей и сокращению воздушного потока, поступающего в легкие и выходящего из них. Повторяющиеся приступы астмы часто приводят к бессоннице, дневной усталости, пониженным уровням активности, а также пропускам школьных занятий и невыходам на работу. Коэффициент смертности при астме относительно низкий по сравнению с другими хроническими болезнями.
Факты об астме
По оценкам, во всем мире астмой страдает более 339 миллионов человек (1). Астма является наиболее распространенным хроническим заболеванием у детей. Большинство случаев смерти происходит среди пожилых людей.
Астма является проблемой общественного здравоохранения не только для стран с высоким уровнем дохода; ею болеют во всех странах, независимо от уровня их развития. Большинство случаев смерти, связанных с астмой, происходит в странах с низким и средне-низким уровнем дохода.
Недостаточный уровень диагностики и лечения астмы создает значительное бремя для отдельных лиц и семей и часто ограничивает деятельность людей на протяжении всей их жизни.
Причины
Основополагающие причины астмы полностью не выяснены. Самыми значительными факторами риска развития астмы являются генетическая предрасположенность в сочетании с вдыхаемыми веществами и частичками, которые находятся в окружающей среде и могут провоцировать аллергические реакции или раздражать воздушные пути. Это такие вещества и частички, как
- аллергены внутри помещений (например, клещи домашней пыли в постельных принадлежностях, коврах и мягкой мебели, загрязнение воздуха и перхоть животных)
- аллергены вне помещений (такие как цветочная пыльца и плесень)
- табачный дым
- химические раздражающие вещества на рабочих местах
- загрязнение воздуха.
Другие провоцирующие факторы включают холодный воздух, крайнее эмоциональное возбуждение, такое как гнев или страх, и физические упражнения. Астму могут спровоцировать и некоторые лечебные средства, такие как аспирин и другие нестероидные противовоспалительные лекарства, а также бета-блокаторы (используемые для лечения гипертонии, болезней сердца и мигрени).
Урбанизацию также связывают с растущей распространенностью астмы, однако точный характер этой связи неясен.
Уменьшение бремени астмы
Несмотря на то, что астму нельзя излечить, надлежащее ведение пациентов позволяет им держать болезнь под контролем и вести жизнь хорошего качества. Для облегчения симптомов используются препараты краткосрочного действия. Для контроля прогрессирующей тяжелой астмы, уменьшения числа приступов болезни и сокращения смертности необходимы лекарственные препараты, такие как ингаляционные кортикостероиды.
Люди с устойчивыми симптомами должны ежедневно принимать лекарства длительного действия для контроля лежащего в основе болезни воспаления и предотвращения симптомов и приступов. Недостаточный доступ к лекарствам и услугам медицинской помощи является серьезным препятствием для успешного контроля заболевания во многих учреждениях.
Лекарства не являются единственным способом борьбы с астмой. Также важно избегать контактов с веществами, провоцирующими астму, — стимуляторами, раздражающими дыхательные пути и приводящими к их воспалению. При медицинской поддержке каждый пациент с астмой должен узнать, каких провоцирующих веществ он должен избегать.
Несмотря на то, что от астмы не умирает так много людей, как от хронической обструктивной болезни легких или других хронических болезней, она может привести к смерти, если не принимать надлежащих лекарств или не соблюдать медицинских предписаний.
Стратегия ВОЗ в области профилактики астмы и борьбы с ней
ВОЗ признает, что астма является одной из важнейших проблем общественного здравоохранения. Организация играет роль координатора международных усилий в борьбе против этой болезни. Целью ее стратегии является поддержка государств-членов в их усилиях, направленных на сокращение числа случаев инвалидности и преждевременной смерти, связанных с астмой.
Целями программы ВОЗ являются:
- обеспечение доступа к затратоэффективным медико-санитарным мероприятиям, в том числе к лекарственным средствам, повышение стандартов и доступности медицинской помощи на различных уровнях системы здравоохранения;
- осуществление эпиднадзора в целях определения масштаба распространения астмы, анализа ее детерминант и мониторинга тенденций с упором на малообеспеченные и ущемленные группы населения;
- первичная профилактика для снижения уровня воздействия распространенных факторов риска, в частности табачного дыма, частых инфекций нижних дыхательных путей в детстве и загрязнения воздуха (внутри помещений, на улице и на рабочих местах).
Глобальный альянс по борьбе с хроническими респираторными болезнями (ГАХРБ) вносит вклад в работу ВОЗ по профилактике хронических респираторных болезней и борьбе с ними. Это добровольный альянс национальных и международных организаций и учреждений из многих стран. ГАХРБ уделяет основное внимание потребностям стран с низким и средним уровнем дохода и уязвимых популяций. Альянс оказывает содействие инициативам, направленным на удовлетворение местных потребностей.
Лечение бронхиальной астмы
Бронхиальная астма является одним из наиболее распространенных хронических заболеваний, представляющих серьезную проблему, как для детей, так и для взрослых. Во всем мире люди всех возрастов данной хронической патологии дыхательных путей, которая при недостаточно эффективном лечении может значительно ограничить повседневную жизнь пациентов и даже приводить к смерти.
К основным симптомам относятся эпизоды свистящих хрипов, одышки, чувство стеснения в груди и кашля, особенно ночью или ранним утром. Однако они могут по-разному проявляться у отдельных пациентов, что создает определенные трудности для диагностики.
Очень часто первые симптомы заболевания, особенно спровоцированные перенесенной вирусной инфекцией, воспринимаются больными, а иногда и врачами поликлинической службы, как симптомы затянувшейся простуды, приводя, тем самым, к поздней диагностике и утяжелению течения заболевания и инвалидизации. По данным литературы в мире из пяти больных бронхиальной астмой правильный диагноз ставиться только одному.
Аллергия на сегодняшний день в мире рассматривается как основная причина бронхиальной астмы, поскольку именно аллергены вызывают аллергическое воспаление дыхательных путей, провоцируя начало бронхиальной астмы, и в дальнейшем поддерживают развитие заболевания, вызывая появление астматических приступов.
Основными группами аллергенов, участвующих в формировании заболевания, являются:
- аллергены помещений, к которым относятся домашняя и библиотечная пыль, клещи домашней пыли, эпидермис животных, тараканов, а также, с учетом нашего географического положения, плесневые и дрожжевые грибы.
- пыльцевые аллергены, представленные аллергенами различного вида растений и грибковыми аллергенми.
Начиная с конца марта и до конца мая, появляется первая волна аллергических заболеваний, связанных с цветением деревьев. Ухудшение состояния в период с начала июня по конец июля обусловлено цветением луговых трав и спорообразованием грибов.
В августе – сентябре возникновение и обострение заболеваний связано с аллергией к пыльце сорных трав.
Для постановки диагноза и подбора терапии необходимо проведение всестороннего обследования больного, что позволит подойти к назначению терапии индивидуально каждому пациенту, исходя из особенностей заболевания. Основными мероприятиями, на фоне которых производится подбор и коррекция медикаментозной терапии, является элиминация (исключение из окружения) аллергенов, виновных в развитии аллергии, а после стихания обострения – проведение специфической иммунотерапии с целью снижения и блокирования аллергических процессов в организме больного, что приводит к клиническому улучшению заболевания.
В аллергологическом кабинете СПбГМУ обследование пациентов проводится на основе принятых международных стандартов:
- проведение иммуноферментного анализа – метод, позволяющий в крови больных выявлять специфические белки, ответственные за развитие острой аллергической патологии. Исключая воздействие непосредственно на организм пациента, данный метод позволяет проведение диагностического обследования в период обострения заболевания.
- кожное диагностическое тестирование – для выявления полного перечня аллергенов, участвующих в формировании бронхиальной астмы, проводится в фазе затихающего обострения заболевания.
- проведение специфической гипосенсибилизации.
Объем проводимого обследования, показания к проведению специфической иммунотерапии определяется на консультации высококвалифированными врачами-аллергологами, кандидатами медицинских наук.
Лечение бронхиальной астмы в санаториях
Бронхиальная астма относится к заболеваниям, требующим комплексного подхода, сочетающего применение медикаментозных препаратов, физиолечения, климатотерапии и других восстановительных мероприятий.
Показания к санаторному лечению
Оздоровительный отдых в санаториях необходим всем пациентам, кому диагностировали бронхиальную астму, а также тем, кто находится в группе риска этого заболевания. Показаниями к санаторно-курортному лечению являются:
- частые приступы удушья, возникающие даже при незначительной физической нагрузке;
- короткий, менее 6 месяцев, период ремиссии;
- экзогенная (аллергическая) астма;
- патологии органов дыхания, вызванные работой на производстве, связанном с вдыханием вредных веществ.
Методы лечения
Лечение астмы в санатории направлено на повышение иммунитета, активизацию внутренних резервов, чтобы организм мог как можно дольше справляться с негативными факторами, провоцирующими приступы. Наиболее популярными терапевтическими методиками для больных астмой являются:
- Оздоровительные ванны. Для лечения астмы эффективны йодо-бромные, хвойные, радоновые ванны.
- Галотерапия (спелеотерапия) – пребывание в соляных пещерах или комнатах, где воздух наполнен высокодисперсным солевым аэрозолем.
- Грязелечение. Обертывание лечебными грязями, богатыми микроэлементами, минералами и витаминами.
- Лечение минеральными водами – питьевое и наружное.
- Ароматерапия, ингаляции. Вдыхание с помощью небулайзера способствует проникновению лекарственных препаратов непосредственно в патологический очаг.
- Оксигенотерпия. Данная методика подразумевает насыщение организма кислородом, что активизирует обменные процессы и кровоток в легких и бронхах.
- Физиопроцедуры. Для активизации работы дыхательной системы пациенту могут быть назначены: посещение барокамеры, магнитотерапия, улучшающая проходимость бронхов и нормализующая внешнее дыхание, электро- и фонофорез, улучшающие отхождение мокроты.
- Дыхательная гимнастика. Это выполнение специальных упражнений, улучшающих газообмен.
- Лечебная физкультура. Плавание, терренкур, скандинавская ходьба – все это стимулирует работу легких и способствует восстановлению нормального дыхания.
Как подобрать курорт
Правильно подобранная здравница и время ее посещения – залог получения максимально положительных результатов. При выборе санатория необходимо учитывать следующие факторы:
- Акклиматизацию. При поездке в другие климатические условия возможен период адаптации с резким ухудшением самочувствия. Поэтому кардинальная смена климата нежелательна.
- Экологическую ситуацию в зоне расположения здравницы. Стоит отдать предпочтение учреждениям, расположенным в заповедных уголках природы, вдали от крупных городов или промышленных объектов.
- Период цветения растений-аллергенов. Чтобы избежать обострения бронхиальной астмы, следует отправляться на лечение в иное время.
Санатории, где лечат бронхиальную астму
Идеальными условиями для больных астмой являются области с преобладанием хвойного, морского или горного воздуха. ЦСТЭ рекомендует к посещению санатории, специализирующиеся на лечении и профилактике органов дыхания, в том числе астмы:
Регулярное посещение специализированных санаториев, где лечат заболевания органов дыхания, играет важную роль в стабилизации состояния пациентов, снижении частоты и интенсивности приступов, улучшения общего самочувствия.
Возврат к списку
Чем опасна бронхиальная астма и можно ли ее вылечить
Ведущие пульмонологи России ответили на самые острые вопросы о диагностике и лечении бронхиальной астмы.
Бронхиальная астма — очень серьезное заболевание, которое в некоторых случаях может привести к летальному исходу. Проблема действительно серьезная. По данным ВОЗ, на сегодняшний день в мире бронхиальной астмой страдают около 235 миллионов человек. И это только официальная статистика. Бронхиальная астма — одна из самых распространенных незаразных болезней.
Специалисты ответили на самые острые вопросы о диагностике и лечении бронхиальной астмы.
Фото: Михаил Ступин
По последним оценкам ВОЗ, за 2016 год в мире было зафиксировано 383 000 случаев смерти, вызванных этой болезнью.
Кроме того, бронхиальная астма — самая распространенная хроническая болезнь среди детей.
Каковы факторы риска развития болезни? Почему страдающих этим недугом с каждым годом становится все больше? На эти и другие актуальные вопросы ответили ведущие пульмонологи страны в рамках пресс-конференции, которая состоялась в Краснодаре 31 августа.
Сразу к врачу
Самой большой проблемой специалисты называют тот факт, что многие случаи заболевания бронхиальной астмой попросту не диагностированы, а нуждающиеся в лечении люди его не получают.
— Примерно 7-8% процентов всего населения Земли страдают бронхиальной астмой. Это очень много, — привел неутешительные статистические данные главный внештатный специалист пульмонолог Минздрава России, заместитель директора ФГБУ «Научно-исследовательский институт пульмонологии» ФМБА России, доктор медицинских наук, профессор Сергей Авдеев. – В России астма у детей встречается чуть чаще, чем у взрослых.
Специалист отметил, что данные о количестве людей страдающих бронхиальной астмой порой сильно разнятся и объяснил, почему так происходит.
Сергей Авдеев.
Фото: Михаил Ступин
— По данным минздрава РФ, например, в 2017 году в стране было более 1,5 миллиона больных бронхиальной астмой, — продолжил профессор. — По данным эпидемиологических исследований, страдающих этим недугом в России 7-8%. Разница получается в 7-8 раз. Чем это объяснить? Все просто. Процент диагностированных пациентов достаточно низок.
Такая ситуация, конечно, складывается не только с астмой, но и с многими другими болезнями. Сколько людей чувствуют, что что-то не так, но не обращаются за помощью к врачу? Кто-то начинает лечиться самостоятельно, другие считают, что если подождать немного, то «все само пройдет».
Вылечить нельзя, но контролировать — легко
К сожалению, на сегодняшний день не существует средства, которое полностью избавило бы от астмы. Правда, если болезнь началась в детстве, с годами симптомы могут исчезнуть. Однако надеяться на чудо не стоит – зачастую, потом они возвращаются снова. Впрочем, болезнь можно держать под контролем.
— Еще 20-25 лет назад астма была настоящей проблемой. Однако за это время летальность от этого заболевания снизилась приблизительно в 20 раз. Это связано с современной лекарственной терапией и, конечно, с теми рекомендациями по ведению пациентов с бронхиальной астмой, которые появились и в мире в целом, и в нашей стране, — заверил Сергей Авдеев.
В этом году стартовала программа «Здоровые легкие» по профилактике и борьбе с бронхиальной астмой.
Фото: Михаил Ступин
Говорил эксперт и о проблемах лечения. Препаратов, которые способны помочь взять под контроль опасный недуг, множество. Терапия очень эффективна. Однако только 23% пациентов в РФ достигают полного контроля над заболеванием. А ведь людей с запущенными стадиями болезни в стране не так уж много.
— В России сейчас всего 10% пациентов страдают тяжелой формой бронхиальной астмы. Вершиной ее лечения сегодня является биологическая терапия. В нашей стране запущены большие программы, создан специальный регистр людей, страдающих тяжелой бронхиальной астмой. Система развивается очень динамично, — подчеркнул специалист.
«Здоровые легкие» Кубани
В этом году стартовала программа «Здоровые легкие» по профилактике и борьбе с бронхиальной астмой.
Первыми ее участниками стали Санкт-Петербург и Москва. До конца года Российское респираторное общество планирует включить в программу еще восемь городов, среди которых Краснодар, Красногорск, Нижний Новгород, Новосибирск, Воронеж, Ростов-на-Дону, Самара и Челябинск.
— Основные задачи программы – повысить значимость ранней диагностики бронхиальной астмы, выявить пациентов с неконтролируемой астмой, акцентировать внимание пациентов и врачей на необходимости и важности эффективного контроля над заболеванием, используя, — отметил президент МОО «Российское Респираторное Общество», главный внештатный пульмонолог Департамента Здравоохранения Москвы, заведующий кафедрой пульмонологии Факультета Дополнительного Профессионального Образования ГБОУ ВПО РНИМУ им. Н.И. Пирогова Минздрава России, профессор, доктор медицинских наук Андрей Белевский.
Андрей Белевский.
Фото: Михаил Ступин
Кроме того, программа должна помочь повысить уровень грамотности врачей-терапевтов, аллергологов и пульмонологов.
По данным министерства здравоохранения Краснодарского края, сегодня в регионе свыше 30 тысяч человек страдают бронхиальной астмой, 7,5 тысяч из них – дети.
На Кубани, где треть населения страдает аллергией на пыльцу – поллинозом, ежегодно появляется еще 2-3 тысячи больных.
— Среди взрослых людей на Кубани астмой страдает менее одного процента населения. Можно ли верить этим данным? К сожалению, нет. Эти цифры показывают только одно – диагностика заболевания в регионе недостаточна, — акцентировала главный внештатный специалист-пульмонолог ЮФО, доктор медицинских наук, профессор Лариса Шульженко. – Сейчас на Кубани развернута масштабная кампания по информированию населения о факторах риска развития бронхиальной астмы, о первых симптомах, свойственных этому заболеванию, о специалистах, к которым стоит обращаться жителям региона.
Лариса Шульженко.
Фото: Михаил Ступин
Кроме того, как отметила пульмонолог, практически каждый пациент, страдающий астмой, у нас в регионе может бесплатно получать все необходимые лекарства.
— У нас очень хорошо работает региональная льгота – больше половины астматиков снабжаются препаратами на средства краевого бюджета. Оставшиеся 50 процентов лекарств покупаются за деньги из федерального бюджета, — заключила Лариса Шульженко.
Так что здоровье кубанцев в их руках. Стоит помнить, чем раньше заболевание диагностируют, тем больше шансов на хорошие результаты его лечения.
Лечение астмы: 3 шага к лучшему контролю над астмой
Лечение астмы: 3 шага к лучшему контролю над астмой
Следуйте этому трехэтапному подходу, чтобы контролировать симптомы астмы и предотвращать приступы астмы.
Персонал клиники МэйоЭффективное лечение астмы требует регулярного отслеживания симптомов и измерения того, насколько хорошо работают ваши легкие. Принимая активное участие в управлении лечением астмы, вы сможете лучше контролировать ее в долгосрочной перспективе, предотвратить приступы астмы и избежать долгосрочных проблем.
Составьте вместе с врачом письменный план действий при астме. Этот письменный план послужит руководством по лечению астмы, адаптированным к вашим конкретным потребностям. Он поможет вам выполнить следующие три важных шага и вести записи о лечении астмы:
1. Отслеживайте свои симптомы
Ежедневно записывайте свои симптомы в дневник астмы. Запись симптомов поможет вам распознать, когда вам нужно скорректировать лечение в соответствии с вашим планом действий при астме. Используйте свой дневник астмы, чтобы записать:
- Одышка или свистящие звуки при выдохе (хрипы).
- Нарушение сна, вызванное одышкой, кашлем или хрипом.
- Стеснение или боль в груди.
- Использование быстродействующего (аварийного) ингалятора — запишите, когда вам нужно использовать быстродействующий ингалятор, такой как альбутерол (Proventil HFA, Ventolin HFA, ProAirHFA), и запишите, сколько вдохов вы делаете.
- Нарушения на работе, учебе, занятиях спортом или другой повседневной деятельности, вызванные симптомами астмы.
- Симптомы астмы во время тренировки.
- Изменение цвета мокроты при отхаркивании.
- Симптомы сенной лихорадки, такие как чихание и насморк.
- Все, что вызывает обострения астмы.
2. Запишите, насколько хорошо работают ваши легкие.
Ваш врач может попросить вас периодически записывать результаты тестов на дыхание (функциональные тесты легких). Если ваши легкие не работают должным образом, возможно, ваша астма не находится под контролем. Существует два основных функциональных теста легких:
- Пиковый расход. Этот тест проводится дома с помощью простого портативного устройства, называемого пиковым расходомером. Измерение пикового потока выдоха показывает, насколько быстро вы можете вытеснить воздух из легких. Показания пикового потока иногда измеряются как процент от того, как ваши легкие работают наилучшим образом. Это называется вашим личным лучшим пиковым расходом.
Спирометрия. Спирометрические тесты можно сделать в кабинете врача с помощью прибора, называемого спирометром. Некоторые люди используют портативный спирометр для измерения дома.
Спирометрические тесты измеряют, сколько воздуха могут удерживать ваши легкие и сколько воздуха вы можете выдохнуть за одну секунду после глубокого вдоха. Это измерение называется объемом форсированного выдоха (ОФВ1). Ваш результат измерения FEV1 сравнивается с типичным значением FEV1 для людей, не страдающих астмой. Как и в случае с показаниями пикового расхода, это сравнение часто выражается в процентах.
3. Отрегулируйте лечение в соответствии с вашим планом действий при астме
Когда ваши легкие работают не так хорошо, как должны, вам может потребоваться скорректировать прием лекарств в соответствии с планом, который вы заранее составили с врачом.Ваш письменный план действий при астме позволит вам точно знать, когда и как вносить изменения.
Приведенная ниже таблица поможет вам определить, хорошо ли вы справляетесь с астмой. Подобная система должна быть включена в ваш план действий при астме. В зависимости от того, где на диаграмме находится ваш контроль астмы, вам может потребоваться скорректировать свои лекарства.
| Хорошо контролируемый ЗЕЛЕНАЯ ЗОНА | Плохо контролируемый ЖЕЛТАЯ ЗОНА | Очень плохо контролируется КРАСНАЯ ЗОНА | |
|---|---|---|---|
| Такие симптомы, как кашель, хрипы или одышка | Два дня в неделю или меньше | Более двух дней в неделю | Ежедневно и всю ночь |
| Ночное пробуждение | Два раза в месяц или реже | Один-три раза в неделю | Четыре раза в неделю или чаще |
| Влияние на повседневную деятельность | Нет | Некоторые ограничения | Чрезвычайно ограниченный |
| Использование быстродействующего ингалятора для контроля симптомов | Два дня в неделю или меньше | Более двух дней в неделю | Несколько раз в день |
| Показания теста легких | Более 80% вашего личного рекорда | От 60 до 80% вашего личного лучшего прогноза | Менее 60% вашего личного лучшего прогноза |
Есть два основных типа лекарств, используемых для лечения астмы:
- Лекарства длительного контроля , такие как ингаляционные кортикостероиды, являются наиболее важными лекарствами, используемыми для контроля астмы.Эти профилактические препараты лечат воспаление дыхательных путей, которое приводит к симптомам астмы. При ежедневном использовании эти лекарства могут уменьшить или устранить обострения астмы.
- Ингаляторы быстрого действия содержат быстродействующие лекарства, такие как альбутерол. Эти лекарства иногда называют ингаляторами для экстренной помощи. Их используют по мере необходимости, чтобы быстро открыть дыхательные пути и облегчить дыхание. Знание того, когда использовать эти лекарства, может помочь предотвратить надвигающийся приступ астмы.
Лекарства длительного действия — ключ к удержанию астмы под контролем и в зеленой зоне.Если вы часто используете быстродействующий ингалятор для лечения симптомов, ваша астма не находится под контролем. Обратитесь к врачу по поводу изменения режима лечения.
Убедитесь, что вы знаете, как правильно принимать лекарства от астмы. Они будут держать вашу астму под контролем, только если вы будете использовать их правильно.
Работайте с врачом
Симптомы и тяжесть астмы постоянно меняются. Следование вашему плану поможет вам избежать приступов астмы и свести к минимуму сбои, вызванные ее симптомами.
Регулярно посещайте врача, чтобы пересмотреть свое лечение. Возьмите с собой дневник астмы и план действий, чтобы вы могли просмотреть их со своим врачом и внести необходимые изменения в свой план лечения.
Вот несколько причин, по которым вам может потребоваться изменить прием лекарств:
- Если у вас все еще наблюдаются неприятные симптомы, несмотря на то, что вы следуете своему плану, поговорите со своим врачом о возможном увеличении или изменении приема лекарств.
- Если ваша астма хорошо контролируется, вы можете уменьшить количество принимаемых лекарств.
- Если у вас есть триггеры сезонной аллергии, в определенное время года может потребоваться увеличить прием лекарств от астмы.
- Fanta CH. Обзор лечения астмы. https://www.uptodate.com/contents/search. По состоянию на 29 мая 2019 г.
- Краткий справочник по лечению астмы: Диагностика и лечение астмы. Национальный институт сердца, легких и крови. https://www.nhlbi.nih.gov/sites/default/files/media/docs/asthma_qrg_0_0.pdf.По состоянию на 29 мая 2019 г.
- Инструменты для борьбы с астмой. Центры по контролю и профилактике заболеваний. https://www.cdc.gov/asthma/tools_for_control.htm. По состоянию на 29 мая 2019 г.
- Составьте план ведения астмы. Американская ассоциация легких. https://www.lung.org/lung-health-and-diseases/lung-disease-lookup/asthma/living-with-asthma/managing-asthma/create-an-asthma-action-plan.html. По состоянию на 29 мая 2019 г.
Продукция и услуги
- Книга: Книга домашних средств защиты клиники Мэйо
.
Новейшие методы лечения тяжелой астмы
Астма — это заболевание, при котором дыхательные пути набухают и сужаются, из-за чего трудно отдышаться. Симптомы включают:
- хрипы
- одышку
- стеснение в груди
Симптомы могут быть более серьезными у одних людей и менее выраженными у других. У вас могут быть симптомы только в определенное время — например, когда вы занимаетесь спортом. Или у вас могут быть частые приступы астмы, которые влияют на качество вашей жизни.
Астма неизлечима, но поддается контролю. Сегодняшние методы лечения более эффективны, чем когда-либо прежде, для предотвращения приступов астмы и купирования симптомов, если они все же начнутся. Тем не менее от 5 до 10 процентов людей, страдающих астмой, не реагируют на стандартные методы лечения, такие как ингаляционные кортикостероиды.
Людям с тяжелыми и стойкими симптомами новое поколение методов лечения — и определенные методы лечения на горизонте — могут, наконец, принести некоторое облегчение.
Лечение астмы включает в себя трехэтапную стратегию:
- предоставить лекарства длительного контроля для предотвращения
симптомов до их начала - лекарства быстрого облегчения для остановки приступов астмы
- предотвращение триггеров для уменьшения количества
приступов
Чтобы контролировать тяжелую форму астмы, вам может потребоваться прием более высоких доз лекарств или использование более одного лекарства.Вы и ваш врач можете составить план действий по лечению астмы, чтобы персонализировать свою стратегию лечения в зависимости от ваших симптомов и тяжести заболевания.
Основное лечение тяжелой формы астмы — это долгосрочные контрольные препараты, которые помогают предотвратить симптомы астмы. К ним относятся:
- ингаляционные кортикостероиды
- ингаляционные бета-агонисты длительного действия
- ингаляционные холинолитики длительного действия
- модификаторы лейкотриена
- кромолин натрия (Интал)
- теофиллин (Теохрон)
- пероральные кортикостероиды при приступе астмы для облегчения симптомов можно принимать препараты быстрого действия.К ним относятся:
- ингаляционные бета-агонисты короткого действия
- ингаляционные холинолитики короткого действия
- комбинация ингаляционных антихолинергических средств короткого действия
и ингаляционных бета-агонистов короткого действия
Несколько новых методов лечения сделали тяжелые астму легче контролировать.
Биологические препараты
Биологические препараты работают с вашей иммунной системой при лечении астмы. Они блокируют активность химических веществ иммунной системы, которые вызывают опухание дыхательных путей.Эти препараты могут предотвратить приступы астмы и значительно облегчить приступы.
Четыре моноклональных антитела в настоящее время одобрены для лечения тяжелой астмы:
- реслизумаб (Cinqair)
- меполизумаб (Nucala)
- омализумаб (Xolair)
- бенрализумаб
(Fasenra)
Omal, вызывающий тяжелую аллергию, вызывающую астму. . Меполизумаб, реслизумаб и бенрализумаб лечат тяжелую астму, вызванную лейкоцитом, который называется эозинофилом (эозинофильная астма).Вы принимаете эти препараты путем инъекции или через капельницу в вену. Новые моноклональные антитела, такие как тезепелумаб, находятся в стадии исследования.
Тиотропий (Spiriva)
Этот ингаляционный препарат используется для лечения хронической обструктивной болезни легких (ХОБЛ) более десяти лет. В 2015 году FDA также одобрило его для лечения астмы. Исследования показывают, что тиотропий улучшает контроль астмы при добавлении к высоким дозам ингаляционных кортикостероидов и бета-агонистов короткого действия.
Модификаторы лейкотриенов
Одна группа лекарств от астмы работает, блокируя действие лейкотриенов.Это химическое вещество сужает и сужает дыхательные пути во время приступа астмы, вызванного аллергией.
Три модификатора лейкотриена одобрены для лечения астмы:
- монтелукаст (Singulair)
- зафирлукаст (Accolate)
- zileuton (Zyflo)
Вы принимаете эти лекарства внутрь для предотвращения или лечения приступов астмы.
Бронхиальная термопластика
Бронхиальная термопластика — это хирургический метод, используемый при тяжелой астме, который не улучшился с помощью других методов лечения.Во время этой техники к дыхательным путям прикладывается радиочастотная энергия. Вырабатываемое тепло разрушает часть гладких мышц, выстилающих дыхательные пути. Это предотвращает сужение мышцы и сужение отверстия.
Бронхиальная термопластика проводится в три сеанса, каждый с интервалом в три недели. Хотя это не лекарство от астмы, исследования показывают, что оно уменьшает симптомы.
Исследователи все еще ищут новые лекарства, которые смогут предотвратить и облегчить симптомы астмы.Одним из препаратов, вызвавших большой интерес, является Февипипрант (QAW039). Хотя этот экспериментальный препарат все еще находится в стадии разработки, он уменьшил симптомы и улучшил функцию легких у людей с аллергической астмой, которые не могли контролировать при помощи ингаляционных кортикостероидов. Если Февипипрант будет одобрен, это будет первый новый пероральный препарат от астмы, который будет введен в действие за 20 лет.
В других исследованиях изучаются факторы, влияющие на развитие астмы. Выявление триггеров, вызывающих симптомы астмы, однажды может позволить исследователям остановить эти процессы и предотвратить астму до того, как она начнется.
Астма | NHLBI, NIH
После того, как вам поставили диагноз астмы, посоветуйтесь со своим врачом, чтобы узнать, как справиться с ней самостоятельно. Поскольку симптомы астмы могут быть разными в разное время, важно знать, какие лекарства использовать для предотвращения и облегчения симптомов. Вы можете вместе со своим врачом разработать план лечения, который называется планом действий при астме. Последующее наблюдение поможет вам контролировать астму у вас или вашего ребенка. Чтобы оставаться здоровым, нужно избегать провоцирующих факторов астмы и вести здоровый образ жизни.
Посмотрите видео NHLBI «Жизнь с астмой и лечение астмы» для получения дополнительной информации.
Следуйте своему плану действий при астме
Вместе с врачом составьте план действий при астме, который подойдет вам. План действий при астме — это письменный документ с планом лечения, в котором описывается следующее.
- Как определить аллергены или раздражители, которых следует избегать
- Как распознать приступ астмы и справиться с ним
- Какие лекарства принимать и когда принимать
- Когда звонить врачу или обращаться в скорую помощь
- К кому обратиться в экстренных случаях
Если у вашего ребенка астма, его воспитатели и школьный персонал должны знать о плане действий по борьбе с астмой.Примерный план можно найти в Плане действий по борьбе с астмой Национального института сердца, легких и крови (NHLBI).
Ваш врач убедится, что вы правильно используете ингалятор. Есть разные виды ингаляторов. При каждом посещении врача проверяйте, как вы используете ингалятор. Иногда астма может ухудшиться из-за неправильного использования ингалятора.
Посмотрите наше видео о планах действий при астме, чтобы узнать больше. Затем загрузите образец плана действий по борьбе с астмой.
Знайте, что у вас вызывает астму
Триггеры астмы — это вещи, которые вызывают или усугубляют симптомы астмы.Если вы знаете, что симптомы астмы возникают при воздействии определенных триггеров, возможно, стоит уменьшить воздействие этих триггеров, используя несколько различных методов для уменьшения воздействия.
Аллергены часто вызывают астму.
- Если вы чувствительны к пыли, подумайте об использовании матраса и наволочек, защищающих от пылевых клещей, а также пылесосов с высокоэффективной фильтрацией твердых частиц (HEPA).
- Если вы чувствительны к мышам или тараканам, подумайте об использовании нескольких способов их удаления или в первую очередь предотвращения их попадания в дом.
Другие триггеры астмы включают:
- Эмоциональный стресс. Эмоциональный стресс, например сильный гнев, плач или смех, может вызвать гипервентиляцию и сужение дыхательных путей, вызывая приступ астмы.
- Инфекции, например грипп (грипп). Делайте вакцину против гриппа каждый год, чтобы предотвратить грипп, который может повысить риск приступа астмы.
- Лекарства. Некоторые люди с тяжелой астмой могут быть чувствительны к лекарствам, таким как аспирин, и могут испытывать серьезные респираторные проблемы.Расскажите своему врачу обо всех лекарствах, которые вы или ваш ребенок в настоящее время принимаете.
- Плохое качество воздуха или очень холодный воздух. Загрязнение воздуха или определенные погодные условия, например, грозы, могут повлиять на качество воздуха. Загрязнение может включать загрязнение помещений, вызванное газами от неэффективных кухонных или отопительных приборов, которые не вентилируются. Загрязнения наружного воздуха трудно избежать, но вы можете держать окна закрытыми и избегать интенсивной активности на открытом воздухе при низком качестве воздуха. Чтобы получить рекомендации, ознакомьтесь с Руководством по прогнозам качества воздуха Национального управления океанических и атмосферных исследований.
- Табачный дым, включая пассивное курение.
- Некоторые продукты питания или пищевые добавки (химические вещества). Это встречается реже.
Узнайте больше о снижении количества аллергенов в вашем доме.
Получать плановую медицинскую помощь
Регулярные осмотры важны, чтобы помочь вашему врачу определить, насколько хорошо вы контролируете астму, и при необходимости скорректировать лечение. Ваш врач также будет проводить регулярные анализы, чтобы узнать, насколько хорошо работают ваши легкие и насколько хорошо проходит воздух.
Ваши лекарства или дозировки могут меняться со временем, в зависимости от изменений вашего состояния или вашей жизни, например:
- Возраст. Пожилым людям может потребоваться другое лечение из-за других заболеваний и лекарств, которые они могут принимать. Бета-адреноблокаторы, болеутоляющие и противовоспалительные препараты могут влиять на астму.
- Беременность. Ваши симптомы астмы могут измениться во время беременности. Вы также подвержены более высокому риску приступов астмы.Ваш врач продолжит лечение вас лекарствами длительного действия, такими как ингаляционные кортикостероиды. Контроль астмы важен для предотвращения таких осложнений, как преэклампсия, преждевременные роды и низкий вес ребенка при рождении.
- Хирургия. Астма может увеличить риск осложнений во время и после операции. Например, вставление трубки в горло может вызвать приступ астмы. Поговорите со своим врачом и хирургом о том, как подготовиться к операции.
Вернитесь к лечению, чтобы просмотреть возможные варианты лечения астмы.
Управляйте астмой дома
Спросите своего врача о тренингах по астме или группах поддержки, которые помогут вам держать астму под контролем. Образование может помочь вам понять назначение ваших лекарств, как предотвратить симптомы, как распознать приступы астмы на ранней стадии и когда следует обращаться за медицинской помощью.
В рамках вашего плана действий при астме ваш врач может показать вам, как контролировать астму с помощью измерителя пикфлоуметра. Вы можете сравнивать свои цифры с течением времени, чтобы убедиться, что ваша астма под контролем.Низкое число может помочь предупредить вас о приступе астмы, даже до того, как вы заметите симптомы.
Ведение дневника может помочь, если вам трудно следовать своему плану действий при астме или план не работает. Если у вас есть какие-либо из перечисленных ниже событий, запишите их в дневник и запишитесь на прием к врачу. Возьмите дневник с собой на прием.
- Вы ограничиваете нормальную деятельность и пропускаете школу или работу.
- Вы используете быстродействующий ингалятор более двух дней в неделю.
- Ваши лекарства от астмы больше не работают.
- Ваше значение пикового расхода низкое или сильно меняется изо дня в день.
- Ваши симптомы возникают чаще, являются более серьезными или вызывают потерю сна.
Если у вашего маленького ребенка плохо контролируется астма, вы можете заметить, что он или она больше кашляет по ночам и меньше ест. Ваш ребенок также может казаться более уставшим (это называется утомляемостью), раздражительным или капризным.
Внесите изменения в здоровый образ жизни
Ваш врач может порекомендовать одно или несколько из следующих изменений образа жизни, полезных для сердца, чтобы контролировать симптомы астмы.
- Стремитесь к здоровому весу. Ожирение может затруднить лечение астмы. Поговорите со своим врачом о программах, которые могут помочь. Даже потеря веса на 5-10% может помочь избавиться от симптомов.
- Выбирайте полезные для сердца продукты. Употребление большего количества фруктов и овощей и получение достаточного количества витамина D может принести важную пользу для здоровья.
- Регулярно занимайтесь спортом. Хотя у некоторых людей физические упражнения провоцируют астму, вам не следует их избегать.Физическая активность — важная часть здорового образа жизни. Поговорите со своим врачом о том, какой уровень физической активности вам подходит. Спросите о лекарствах, которые помогут вам оставаться активным.
- Управляйте стрессом. Изучите методы дыхания и расслабления, которые могут помочь при симптомах. Обратитесь к специалисту по психическому здоровью, если у вас есть тревога, депрессия или панические атаки.
- Бросьте курить или избегайте пассивного курения. Курение табака и вдыхание дыма от пассивного курения затрудняют лечение астмы.Курение электронных сигарет и воздействие вторичного пара также могут быть связаны с симптомами астмы. Исследования показывают, что никотин и ароматизаторы, содержащиеся в электронных сигаретах, могут повредить ваши легкие. Посетите страницу «Курение и ваше сердце» или позвоните в службу отказа от курения Национального института рака по телефону 1-877-44U-QUIT (1-877-448-7848).
- Постарайтесь получить хороший сон. При астме иногда бывает трудно получить качественный сон. Развивайте здоровые привычки сна: ложитесь и вставайте регулярно, соблюдайте успокаивающий распорядок сна и сохраняйте в спальне прохладу и темноту.
Профилактика астмы
Ваш врач может порекомендовать вам сохранять как можно более низкую дозу лекарства, чтобы предотвратить долгосрочные побочные эффекты. Высокие дозы некоторых лекарств от астмы со временем могут увеличить риск катаракты и остеопороза. Катаракта — это помутнение хрусталика глаза. Остеопороз — это заболевание, при котором кости становятся слабыми и с большей вероятностью сломаются. Подробнее читайте в разделе «Что нужно знать людям, страдающим астмой, об остеопорозе».
Держите свою астму под контролем и обратитесь к врачу, если что-то изменится.Когда астма не лечится, это может привести к потенциально опасным для жизни приступам астмы. Если вы беременны, это может поставить под угрозу здоровье вашего будущего ребенка.
Составьте план на случай приступов астмы
Письменный план действий при астме, разработанный вместе с вашим врачом, поможет вам узнать, когда звонить по телефону 9-1-1 для получения неотложной помощи.
Приступы астмы могут быть более опасными для некоторых людей. Вам следует немедленно обратиться за помощью во время приступа астмы, если вы или ваш ребенок:
- В прошлом году был госпитализирован по поводу астмы
- В прошлом перенес опасные для жизни приступы астмы
- Пероральные кортикостероиды, недавно потребовавшиеся в последнее время
- Не принимал ингаляционные кортикостероиды
- Использует более одной канистры ингаляционных препаратов бета2-агонистов короткого действия (SABA) каждый месяц
- Имеет психическое заболевание, расстройство, вызванное употреблением алкоголя или наркотиков
- Не следует внимательно следит за вашим планом действий при астме
- Пищевая аллергия
Для маленьких детей, больных астмой, звоните 9-1-1 , если они:
- Кажется сонливым, растерянным или возбужденным
- Имеют голубой оттенок кожи и губ
- Имейте учащенное сердцебиение
Позвоните своему врачу, если:
- Ваши лекарства не снимают приступ астмы
- Ваше значение пикового расхода низкое
План и рекомендации по лечению астмы
Лечение астмы
Есть два класса лекарств, которые используются для лечения астмы : бронходилататоры и противовоспалительные препараты.Бронходилататоры удерживают бронхиолы открытыми и могут использоваться при стеснении в груди, хрипах и кашле. Их также можно использовать перед упражнениями или действиями, вызывающими обострение астмы. Сильнейшие противовоспалительные препараты — ингаляционные стероиды; они являются золотым стандартом для борьбы с астмой, но могут быть добавлены и другие лекарства для лечения возникающего воспаления. Все эти лекарства обсуждаются в разделе о лекарствах ниже.
Очень важно лечить воспалительный компонент астмы.Важно как можно быстрее остановить и лечить воспаление, чтобы предотвратить отложение коллагена (или рубцевание) в легких. Воспаление представляет собой сложную реакцию иммунной системы, при которой различные клетки легочной ткани выделяют химические вещества, вызывающие повреждение и утолщение бронхиол. Отложение коллагена — это способ заживления нашей кожи, когда она повреждена; шрам — это густой нарост коллагена. По мере накопления коллагена (ремоделирования) легкие перестают работать, и начинают появляться необратимые повреждения.К сожалению, необратимые повреждения могут начаться в течение первых 6–12 месяцев после появления астмы.
Раннее выявление и лечение очень важны. Ингаляционные стероиды — единственные лекарства, которые, как было доказано, значительно уменьшают воспаление. Ингаляционные стероиды рекомендуются в качестве лечения пациентов с устойчивой астмой, включая ночные пробуждения из-за астмы, использование альбутерола более 4 раз в неделю, ограничение активности из-за астмы и посещение пунктов неотложной помощи.
Когда обостряется астма, вам необходимо следовать Плану действий при астме. Этот план позволяет пациентам лечить обострения астмы дома, а не обращаться в отделение неотложной помощи. В Плане действий при астме указано, когда использовать альбутерол, когда добавлять пероральные стероиды, а когда обращаться к врачу или вызывать скорую медицинскую помощь.
Ваш план действий при астме
Наш План действий по борьбе с астмой предоставляется родителям в качестве документа, на который они могут ссылаться, когда их ребенок испытывает симптомы одышки, стеснения в груди, хрипы и / или кашля, связанные с астмой.Он инструктирует пациента и их родителей о том, как и когда использовать альбутерол и преднизон.
В случае, если у пациента появляются астматические симптомы (одышка, стеснение в груди, хрипы и / или кашель), выполните следующие действия:
- Сделайте 2 вдоха Альбутерола.
- Если симптомы не исчезнут через 20 минут, сделайте еще 2 вдоха альбутерола до 4 раз с интервалом в 20 минут.
- Если симптомы все еще проявляются после 4 доз альбутерола, начните прием преднизона — 1 доза два раза в день на срок до 3 дней. Позвоните в офис в рабочее время , чтобы сообщить нам, что вы начали принимать преднизон. Конечно, если вы считаете, что это экстренная ситуация, звоните нам в любое время.
- При кашле можно использовать сироп от кашля для подавления кашля.
Жидкий преднизон дозировка по весу:
- 10-12 фунтов: 1/4 чайной ложки
- 12-21 фунтов: 1/2 чайной ложки
- 22-29 фунтов: 3/4 чайной ложки
- 30-36 фунтов: 1 чайная ложка
- 38-44 фунтов: 1 1/4 чайной ложки
- 45+ фунтов: 1 1/2 чайной ложки
Преднизон 5 мг таблетки по возрасту:
- Дети младше 16 лет: принять 4 таблетки (20 мг)
- Старше 16 лет: принять 6 таблеток (30 мг)
ПРИМЕЧАНИЕ. Во время приема преднизона проявляйте агрессивность с альбутеролом (можно принимать 2 вдоха альбутерола каждый час и при необходимости пытаться распространять его каждые 2–3 часа).
Дозировка сиропа от кашля по возрасту:
- 2-5 лет: от 1/4 до 1/2 чайной ложки
- Дети старшего возраста и взрослые: от 1/2 до 1 чайной ложки
Каждый час для 3 доз, затем попробуйте распространить на каждые 4 часа. Следите за дыханием, а также за сонливостью и усталостью пациента.
Щелкните здесь, чтобы загрузить копию Плана действий по борьбе с астмой для печати.
Подробнее об астме
вариантов лечения астмы | Храм здоровья
От астмы нет лекарства, но ее можно лечить и контролировать.
Изменения образа жизни
Самый эффективный способ контролировать астму — это контролировать и избегать триггеров. Это включает в себя обучение распознаванию триггеров и отслеживанию ваших симптомов. Вы можете использовать пикфлоуметр, чтобы отслеживать, насколько хорошо работают ваши легкие. Отслеживание симптомов позволит вам узнать, что ухудшает ваши симптомы.
Другие способы лечения астмы:
- Работа с вашим врачом для лечения других состояний , которые могут мешать контролировать вашу астму
- Как избежать большинства триггеров астмы. Важно не избегать физической активности, даже если она провоцирует астму. Физическая активность важна для здоровья в целом. Поговорите со своим врачом о стратегиях, которые помогут вам оставаться активным
- Составьте план действий при астме вместе с врачом и другими поставщиками медицинских услуг. План действий при астме может помочь избежать триггеров астмы, отследить контроль астмы и выявить проблемы, отреагировать на усугубляющиеся симптомы и при необходимости обратиться за неотложной помощью.
Типы лекарств от астмы
Существуют различные виды лекарств от астмы, которые помогают при разных типах симптомов астмы.Как правило, лекарства от астмы делятся на две группы: лекарства длительного действия и лекарства быстрого действия. В то время как каждому человеку, страдающему астмой, нужны лекарства быстрого облегчения, многим не нужны лекарства длительного контроля.
Лекарства длительного контроля
К лекарственным средствам длительного контроля относятся:
- Ингаляционные кортикостероиды: уменьшают воспаление, помогая предотвратить симптомы астмы. Вдыхаемые кортикостероиды вдыхаются непосредственно в легкие с помощью ингалятора.Как правило, они безопасны, если принимать их точно так, как прописал врач. Однако ингаляционные кортикостероиды могут вызывать побочные эффекты. Наиболее частым побочным эффектом является инфекция полости рта, называемая молочницей. При длительном приеме ингаляционных кортикостероидов может повыситься риск остеопороза (ослабление костей) и катаракты (помутнение хрусталика глаза).
- Вдыхаемые бета2 агонисты длительного действия (LABA): открывают дыхательные пути. LABA не следует использовать для длительного контроля астмы самостоятельно; их следует сочетать с ингаляционными кортикостероидами.
- Комбинированные ингаляторы: комбинируют бета-агонист длительного действия с кортикостероидом для облегчения симптомов астмы.
- Модификаторы лейкотриенов: помогают предотвратить цепную реакцию, которая усиливает воспаление в дыхательных путях. Модификаторы лейкотриенов принимают внутрь.
- Теофиллин: помогает открыть дыхательные пути. Теофиллин принимают внутрь.
Лекарства быстрой помощи
Лекарства быстрого действия помогают быстро облегчить симптомы астмы, когда они обостряются.Как только вы заметили симптомы астмы, следует принимать лекарства быстрого действия. Вы должны носить с собой лекарство быстрого облегчения на случай, если оно вам понадобится.
К быстродействующим лекарствам от астмы относятся:
- Вдыхаемые бета2-агонисты короткого действия (SABA): расслабляют мышцы вокруг дыхательных путей при появлении симптомов астмы. Это заставляет дыхательные пути открываться, и воздух может легче проходить через них.
- Ипратропий: быстро расслабляет дыхательные пути, облегчая дыхание.Ипратропий обычно используется при ХОБЛ или эмфиземе, но его также можно использовать для лечения астмы.
- Пероральные или внутривенные кортикостероиды: снимают воспаление дыхательных путей, вызванное тяжелой астмой. При длительном применении они могут вызывать серьезные побочные эффекты, поэтому обычно используются для краткосрочного лечения тяжелых симптомов астмы.
Лекарства быстрого действия не могут заменить лекарства длительного действия. Если вы принимаете лекарство быстрого действия более 2 дней в неделю, поговорите со своим врачом о своей астме.Возможно, вам придется начать прием долгосрочных контрольных лекарств или изменить свой план действий при астме другими способами.
Лекарства прочие
Ваш врач может назначить другие лекарства, если ваша астма вызвана или усугубляется аллергией / воспалением:
- Уколы от аллергии: инъекции, которые помогают постепенно снизить реакцию вашей иммунной системы на определенные аллергены с течением времени. Обычно вам делают прививки один раз в неделю в течение двух-трех месяцев, а затем один раз в месяц в течение трех-пяти лет.
- Омализумаб: помогает предотвратить реакции на триггеры астмы, такие как пыль или пыльца. Омализумаб вводится в виде инъекций один или два раза в месяц и часто используется, когда другие лекарства от астмы неэффективны.
- Меополизумаб: новый препарат, снижающий уровень эозинофилов (клеток, вызывающих астму). Это уменьшает воспаление дыхательных путей и улучшает контроль астмы.
Дополнительное лечение для лечения симптомов
В большинстве случаев астма хорошо контролируется изменением образа жизни и лекарствами.Однако в некоторых случаях может быть рекомендовано другое лечение.
Бронхиальная термопластика используется при тяжелой форме астмы, которая не может быть улучшена с помощью ингаляционных кортикостероидов или других долгосрочных лекарств от астмы. Бронхиальная термопластика включает нагревание внутренней части дыхательных путей с помощью электрода. Это уменьшает гладкую мускулатуру дыхательных путей, что ограничивает их способность сокращаться. Это облегчает дыхание и может уменьшить приступы астмы.
Бронхиальная термопластика выполняется за 3 амбулаторных визита.
Когда звонить своему врачу или обращаться за неотложной помощью
В то время как большинство людей, страдающих астмой, могут справиться со своими симптомами, некоторым людям с астмой потребуется медицинская помощь.
Вам следует позвонить своему врачу за советом, если:
- Ваше лекарство не облегчает симптомы приступа астмы.
- Вы записываете измеренное значение пикового расхода, которое меньше половины максимального записанного значения пикового расхода.
Вы должны позвонить в службу экстренной помощи 911, если:
- У вас проблемы с речью и ходьбой, потому что вы запыхались
- У вас синие губы или ногти
Запишитесь на прием или позвоните 800-TEMPLE-MED (800-836-7536) сегодня.
Борьба с астмой, лекарства и экстренная помощь
Астма — это хроническое, длительное заболевание, которое вызывает воспаление и закупорку дыхательных путей человека. Хотя лекарства не существует, существует множество мер, которые могут помочь людям контролировать это состояние и улучшить качество своей жизни.
Лечение направлено на то, чтобы человек контролировал свои хронические симптомы и избегал триггерных факторов, получая быстрое облегчение во время тяжелых обострений.
Врачи называют обострение симптомов астмы приступом астмы, и назначаемое ими лечение пытается ограничить дальнейшие приступы и уменьшить потребность в быстром приеме лекарств.
Кроме того, лечение направлено на восстановление и поддержание функции легких человека, уровня активности и режима сна.
Поскольку болезнь имеет множество причин, и люди любого возраста могут ею болеть, у большинства людей будет другой план действий и другой курс лечения.
В этой статье мы исследуем варианты лечения астмы.
Придерживайтесь плана действий при астме, чтобы эффективно контролировать симптомы.Медицинская помощь при астме возлагает ответственность за лечение как на врача, так и на человека с заболеванием.
Работа с врачом и точное следование предложенному плану действий жизненно важны для уменьшения воздействия астмы.
Избегание триггеров астмы — основной способ снизить риск серьезного приступа и хронических симптомов.
Физические упражнения являются потенциальным триггером, но поддержание активного физического режима является важной частью здорового образа жизни. Люди могут спросить своего врача о лекарствах, которые могут улучшить симптомы астмы во время физической активности.
План действий при астме
Когда врач диагностирует астму, он принимает во внимание причины.Тем не менее, адаптация лечения астмы к существующему образу жизни необходима для контроля симптомов.
План действий при астме направит человека через следующие этапы:
- правильный прием лекарств
- предотвращение триггеров
- измерение уровней контроля астмы
- реагирование на приступы или ухудшение симптомов
- получение неотложной помощи при необходимости
Доктор будет персонализировать план действий в соответствии с конкретными потребностями человека и объяснит, как они должны активно участвовать.
Когда ребенок получает план действий по борьбе с астмой, он должен поделиться им со всеми опекунами, такими как няни и наблюдатели в детских садах, школах и на развлекательных мероприятиях, а также с родственниками и друзьями, которые могут присматривать за ними.
Обеспечение того, чтобы все необходимые люди получили план действий, означает, что человек, страдающий астмой, может гарантировать, что другие люди будут выполнять необходимые действия. Следовательно, они снижают риск возникновения тяжелого приступа астмы.
Мониторинг астмы
Обычно пациенты должны посещать консультации по астме каждые 2-6 недель после постановки диагноза.Однако использование дома пикового расходомера для наблюдения за ходом лечения может помочь им справиться с болезнью между визитами к врачу.
Пикфлоуметр — это простой портативный прибор, который может помочь человеку контролировать свою астму, позволяя ему измерять эффективность движения воздуха из легких.
Измеритель показывает число «пикового расхода» после того, как человек дует в устройство. Врач укажет, как часто человек должен использовать тест, как интерпретировать результаты и как определить, сколько лекарств ему необходимо принять.
Врач может потребовать, чтобы человек записывал свои результаты каждое утро или периодически использовал измеритель пикового потока.
Мониторинг направлен на поиск и поддержание «личного лучшего» числа пикового потока путем записи результатов в течение 2–3 недель после постановки диагноза.
Лучший личный результат будет определять дозировку и способ доставки лекарств. Сравнивая будущие результаты с лучшими результатами индивидуума, врач может определить, работает ли его лечение.
Пиковая скорость потока также может предупредить о приближающемся приступе астмы до того, как симптомы станут очевидными.
Признаки хорошего контроля астмы
Лицо эффективно применяет лечение, если имеет место следующее:
- Кашель и одышка возникают не чаще 2 дней в неделю
- ему необходимы лекарства быстрого действия менее 2 дней в неделю
- они поддерживают хорошую функцию легких
- их уровень активности остается нормальным
- симптомы астмы пробуждают их от сна менее чем на 1-2 ночи в месяц
- они не нуждаются в неотложной медицинской помощи
- они испытывают один или несколько приступы астмы в год, требующие лечения кортикостероидами
- Пиковая скорость потока остается выше 80 процентов от личного рекорда
Хороший контроль также означает, что людям нужно избегать триггеров астмы и аллергенов.
При лечении астмы используются два типа лекарств.
Один тип обычно обеспечивает немедленное облегчение приступов и эпизодов астмы.
Другой тип поддерживает долгосрочный контроль над заболеванием, включая уменьшение воспаления дыхательных путей и предотвращение симптомов астмы.
Лекарства быстрого облегчения
Основными формами лекарств быстрого облегчения от астмы являются бета2-агонисты, класс препаратов, который включает:
- метапротеренол
- эпинефрин, доступный в EpiPen и EpiPen Jr., Адреналин и эпинефрин-спрей
- альбутерол под торговыми марками, которые включают вентолин HFA, Proventil и Proair
- левальбутерол, доступный как Xopenex
Большинство лекарств от астмы доступно в форме порошка или тумана для перорального приема с ингалятор. Ингалятор — это устройство, которое «затуманивает» лекарство, способствуя более эффективной и прямой доставке в легкие.
Лекарства от астмы также могут принимать форму таблеток.
Лекарства долгосрочного контроля
Больному астмой следует принимать эти препараты ежедневно, чтобы уменьшить обострения и продолжающиеся симптомы.
Наиболее эффективными лекарствами для длительного контроля астмы являются ингаляционные кортикостероиды. Они снимают воспаление и снижают чувствительность человека к аллергенам и триггерам.
Однако у лекарств действительно есть побочные эффекты, например, молочница, вызывающая грибковую инфекцию полости рта. Когда кортикостероиды попадают в рот или горло, риск молочницы увеличивается.
Производители ингаляторов разработали прокладки или удерживающие камеры для предотвращения молочницы.Полоскание рта после вдыхания может иметь аналогичный защитный эффект.
Ингаляционные кортикостероиды также увеличивают риск катаракты и остеопороза, если человек принимает их в течение длительного времени.
Врачи могут назначать людям с астмой на длительной основе следующие лекарства:
- противовоспалительные препараты, включая кромолин, которые человек принимает с помощью небулайзера;
- иммуномодуляторы, в том числе омализумаб, который вводит врач один раз. или два раза в месяц путем инъекции, чтобы уменьшить реакцию на триггеры астмы, такие как пыльца и пылевые клещи
- вдыхать бета2-агонисты длительного действия, которые открывают дыхательные пути и могут присутствовать вместе с кортикостероидами в плане лечения человека, страдающего астмой
- модификаторы лейкотриена для блокирования воспалительной реакции в дыхательных путях
- теофиллин, пероральный препарат, открывающий дыхательные пути
Люди должны использовать быстродействующий ингалятор не более 2 дней в неделю.Большинство людей всегда носят с собой быстродействующий ингалятор и вводят лекарство, когда впервые замечают симптомы.
Обычно лекарства быстрого действия не уменьшают воспаление, поэтому человеку следует избегать их использования для долгосрочного контроля своего состояния.
Дополнительные методы лечения
Хотя исследователи изучали немедицинские средства от симптомов астмы, в настоящее время нет исследований, подтверждающих эффективность чего-либо, кроме традиционного лечения астмы.
Немедицинские методы лечения, пока не подтвержденные, включают иглоукалывание, дыхательные упражнения и препараты плацебо.
Кроме того, дополнительные методы и добавки могут взаимодействовать с обычными лекарствами с потенциально опасными эффектами. Они не заменяют традиционное лечение астмы под медицинским наблюдением.
Человеку может потребоваться неотложная помощь при тяжелом приступе астмы.Людям следует срочно обращаться за медицинской помощью, если принимаемые ими лекарства не уменьшают последствия приступа астмы или если их пиковое значение потока составляет менее половины от их личного максимального значения.
Они должны вызвать скорую помощь или обратиться за помощью в отделение неотложной помощи, если из-за одышки становится чрезвычайно трудно или невозможно ходить, или если губы или ногти начинают синеть. Эти признаки указывают на то, что человеку не хватает кислорода.
Больница обеспечит прямой кислород, чтобы довести запас кислорода до безопасного уровня и временно увеличить дозировку лекарств.
Сотрудники скорой помощи, вероятно, введут комбинацию из следующего:
- инъекция или ингаляция бета2-агонистов или бронходилататоров короткого действия для повторного открытия дыхательных путей
- пероральные или внутривенные стероиды для уменьшения воспаления
- антихолинергические препараты, которые блокируют нейротрансмиттер, ограничивающий дыхание
- ингаляционные анестетики для уменьшения боли и дискомфорта
- кетамин, анестезирующий галлюциноген, который может расслаблять дыхательные пути и может быть полезен только в тяжелых случаях
- внутривенный (IV) сульфат магния
Врач может также ввести вставьте трубку в горло и обеспечьте искусственную вентиляцию легких, если они думают, что дыхание человека может остановиться, что называется остановкой дыхания.
У некоторых людей, страдающих астмой, есть особые требования, чтобы снизить риск осложнений и управлять основными состояниями.
Маленькие дети
Хотя лекарства быстрого действия могут облегчить одышку у маленьких детей, врач может назначить долгосрочные контрольные препараты для лечения младенцев и маленьких детей, если симптомы, вероятно, сохранятся после 6 лет.
Лечащий врач часто пытается лечить астму у детей младшего возраста в течение 4–6 недель и прекращает лечение, если не происходит значительного улучшения симптомов.
Ингаляционные кортикостероиды обладают побочным эффектом в виде замедления роста, но этот эффект обычно невелик и проявляется только в течение первых нескольких месяцев лечения.
Пожилые люди
Лечение астмы для пожилых людей может потребовать корректировок, чтобы предотвратить взаимодействие между лекарствами от астмы и любой существующей схемой приема лекарств.
Некоторые лекарства могут препятствовать эффективному действию лекарств от астмы, в том числе:
Пожилые люди также могут испытывать трудности с задержкой дыхания на 10 секунд после вдыхания лекарства.Тем не менее, человек может установить в свой ингалятор спейсер, чтобы устранить эти трудности.
Повышенный риск остеопороза, которому могут способствовать ингаляционные кортикостероиды, может быть более выраженным у пожилых людей со слабыми костями. Добавки кальция и витамина D могут способствовать укреплению костей.
Беременные женщины
Женщинам важно контролировать симптомы астмы во время беременности, чтобы обеспечить поступление достаточного количества кислорода к развивающемуся плоду.
Астма у беременной женщины увеличивает риск преждевременных родов, снижения веса при рождении, замедления роста и смертности плода.
Риск приступа астмы во время беременности перевешивает любые риски приема лекарств от астмы.
Лечение астмы направлено на длительный контроль воспаления дыхательных путей и быстрое облегчение при приступе астмы.
Многие люди используют ингалятор или распылитель для распыления лекарств от астмы непосредственно в легкие в виде тумана. Для быстрого облегчения люди используют бета2-агонисты короткого действия, такие как адреналин и альбутерол.
Для более длительного лечения используются противовоспалительные препараты, модификаторы лейкотриенов и иммуномодуляторы, среди других лекарств, чтобы уменьшить отек дыхательных путей и риск атак со стороны иммунных реакций.
Людям необходимо срочно обращаться за неотложной помощью, если приступ астмы лишает их способности ходить или говорить или если их конечности и губы начинают синеть. Бригада неотложной помощи примет несколько интенсивных лекарств для лечения и восстановления нормального дыхания людей.
Маленькие дети и пожилые люди с этим заболеванием часто нуждаются в специализированном лечении, а беременным женщинам следует обращаться за лечением, если у них астма, чтобы снизить риск осложнений для плода.
Человек может жить полноценной и активной жизнью, если правильно лечит симптомы астмы.
Q:
Что произойдет, если у меня случится серьезный приступ без доступа к неотложной медицинской помощи?
A:
Обычно человек, испытывающий приступ, начинает паниковать, что, в свою очередь, усугубляет приступ. Первое, что нужно сделать, — это сохранять спокойствие, сесть прямо и глубоко и долго дышать.
Если ваши симптомы не исчезнут в течение 5 минут или ухудшатся, сообщите об этом окружающим или, если возможно, позвоните в службу экстренной помощи и сообщите им, что у вас приступ и вам требуется немедленная медицинская помощь.
Дебра Салливан, PhD, MSN, RN, CNE, COI Ответы отражают мнение наших медицинских экспертов. Весь контент носит исключительно информационный характер и не может рассматриваться как медицинский совет.
Неотложное домашнее средство от приступа астмы: что делать
Астма — это хроническое респираторное заболевание. Это может вызвать воспаление дыхательных путей в легких, что затрудняет поступление и выход воздуха.
При обострении этих симптомов возникает приступ астмы, из-за чего становится очень трудно дышать.
Поделиться на Pinterest Во время приступа рекомендуется делать одну затяжку питательного вещества каждые 30-60 секунд.Следующие действия могут помочь справиться с атакой:
- Сядьте прямо и постарайтесь сохранять спокойствие. Не ложись.
- Делайте одну затяжку вспомогательного или спасательного ингалятора каждые 30–60 секунд, максимум 10 затяжек.
- Если симптомы ухудшаются или не улучшаются после 10 затяжек, обратитесь за неотложной медицинской помощью.
- Если помощь доставляется дольше 15 минут, повторите шаг 2.
Приступы астмы потенциально опасны для жизни. Обратитесь за помощью, если симптомы не исчезнут.
Сидение прямо поможет открыть дыхательные пути, облегчая прохождение воздуха через легкие.
Сохранять спокойствие очень важно. Естественная реакция организма на стресс, иногда называемая «режимом борьбы или бегства», может усугубить симптомы.
Дыхательные упражнения могут помочь. Цель этих упражнений — уменьшить количество вдохов, дольше держать дыхательные пути открытыми и облегчить дыхание.
Дыхание через сжатую губу
- Вдохните через нос.
- Выдохните через сжатые губы. Выдох должен быть как минимум вдвое длиннее вдоха.
Животное дыхание
- Вдохните через нос, положив руки на живот.
- Сделайте выдох, расслабив шею и плечи. Выдох должен длиться в два-три раза дольше, чем вдох.
Многие домашние средства неотложной помощи можно найти в Интернете.Однако они обычно не подтверждаются научными данными.
Примеры включают:
- Кофеин : Некоторые предполагают, что кофеин может помочь в лечении астмы, поскольку он тесно связан с более старыми препаратами. Обзор имеющихся данных в 2001 году показал, что кофеин незначительно улучшает функцию легких на срок до 4 часов. Авторы пришли к выводу, что человеку, возможно, нужно избегать употребления кофеина перед тестом на функцию легких. Нет никаких доказательств того, что он помогает при остром приступе астмы.
- Эвкалиптовое масло : Некоторые исследователи предположили, что вдыхание эвкалиптового масла может помочь облегчить симптомы астмы. Однако ни одно исследование не рассматривало эффективность во время приступа. Имейте в виду, что эвкалипт может вызывать симптомы астмы у некоторых людей.
После того, как триггер усиливает симптомы, происходит приступ. Симптомы могут постепенно ухудшаться в течение нескольких дней, иногда незаметно для человека.
Кто-то испытывает приступ астмы, если:
- их вспомогательный ингалятор не помогает или действует менее 4 часов
- кашель, хрипы, ощущение стеснения в груди или усиливается одышка
- одышка усиливается. трудно говорить, есть или спать
- их дыхание учащается или они не могут отдышаться
Симптомы плохо управляемой астмы обычно включают:
- кашель
- хрипы
- одышку
- стеснение в груди
Степень тяжести и количество симптомов различаются.Например, у ребенка с астмой могут быть все вышеперечисленные симптомы или только хронический кашель.
Многие факторы и действия могут вызывать симптомы астмы. Эти факторы называются триггерами, и они варьируются от человека к человеку.
Общие триггеры включают:
- табачный дым
- шерсть или перхоть домашних животных
- пыль
- пыльца
- плесень
- загрязнение
- тараканы
- дым от горящей древесины или травы
- инфекции носовых пазух и аллергия
- кислотный рефлюкс
- плохая погода, в том числе гроза или высокая влажность.
- ароматы.
. Некоторые люди считают, что симптомы астмы усиливаются во время физических упражнений, простуды или стресса.
Для человека, страдающего частой или стойкой астмой, лучший способ предотвратить приступ — это принимать профилактические лекарства от астмы, назначенные врачом, даже если у них очень мало или легкие симптомы.
Каждому, кому приходится использовать аварийный ингалятор более трех раз в неделю, следует встретиться со специалистом по астме, чтобы пересмотреть свой план лечения.
Людям с этим заболеванием рекомендуется определять их триггеры и по возможности избегать их.
Также полезно отслеживать симптомы, поскольку приступы астмы часто начинаются медленно.Распознавание необычных симптомов может привести к более раннему пониманию надвигающегося приступа.
Поддержание здорового веса и отказ от курения также помогут предотвратить приступы, равно как и ежегодная вакцинация от гриппа.
Многие считают, что упражнения в холодную погоду могут вызвать симптомы астмы, потому что холодный воздух раздражает дыхательные пути в легких.







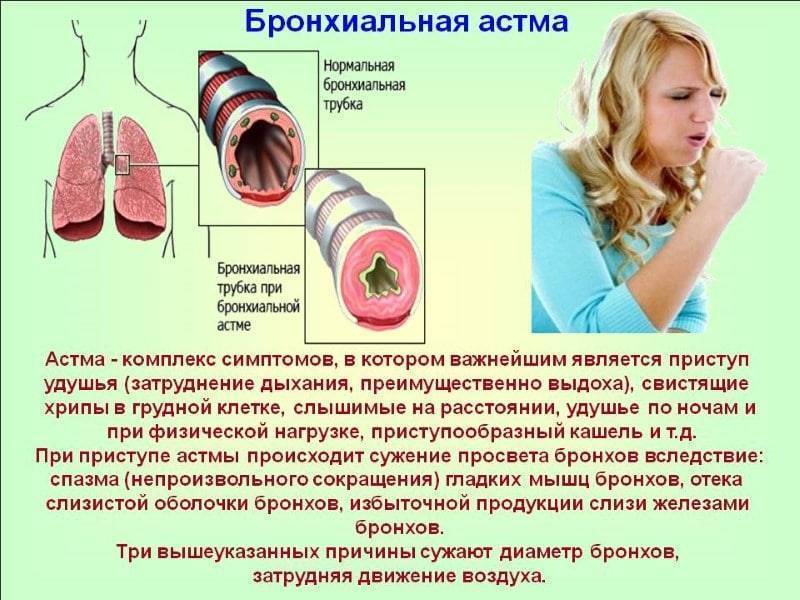


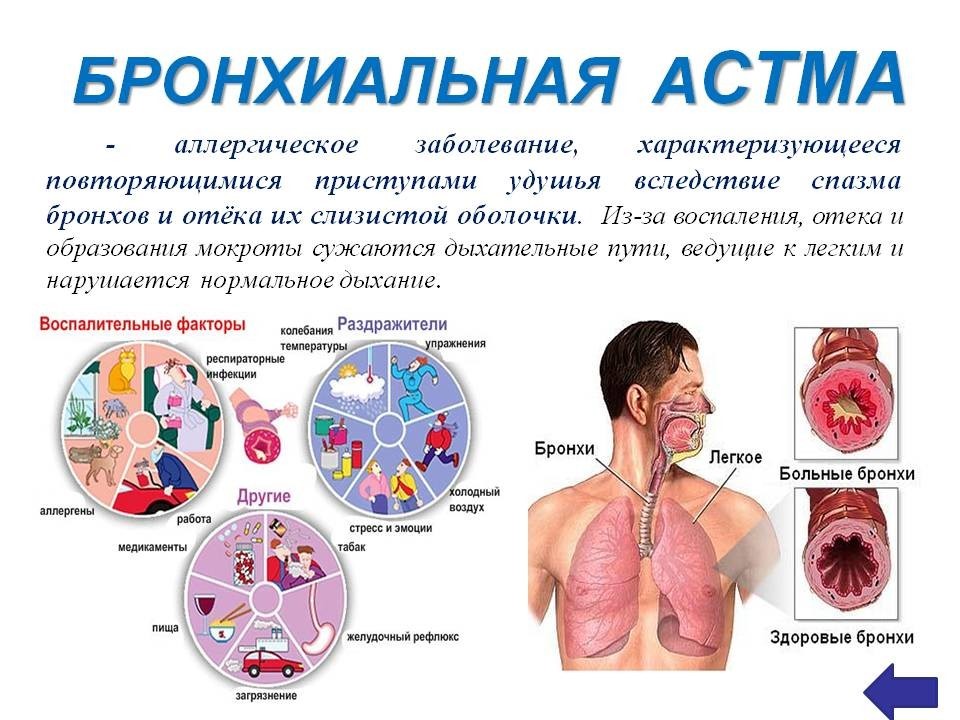


 Нужно помнить, что капсулы нельзя глотать! Лекарство действует только при вдыхании!
Нужно помнить, что капсулы нельзя глотать! Лекарство действует только при вдыхании!

 Попросите выписать Вам рецепт заранее, еще до того, как ингалятор опустеет.
Попросите выписать Вам рецепт заранее, еще до того, как ингалятор опустеет.
 Попросите врача выписать Вам рецепт заранее, до того как опустеет ингалятор.
Попросите врача выписать Вам рецепт заранее, до того как опустеет ингалятор. Найдите подходящий для Вас вид движения и нагрузки.
Найдите подходящий для Вас вид движения и нагрузки.









 Нужно помнить, что капсулы нельзя глотать! Лекарство действует только при вдыхании!
Нужно помнить, что капсулы нельзя глотать! Лекарство действует только при вдыхании!

 Попросите выписать Вам рецепт заранее, еще до того, как ингалятор опустеет.
Попросите выписать Вам рецепт заранее, еще до того, как ингалятор опустеет.