основные принципы и критерии классификации заболевания

Бронхиальная астма остается актуальной проблемой пульмонологии, так как заболеваемость ею неуклонно растет. Она относится к группе мультифакториальных патологий, то есть существует множество причин, непосредственно оказывающих влияние на ее возникновение.
Исходя из причин выделяют различные виды астмы. Врачи разработали несколько различных классификаций, которые могут точно охарактеризовать состояние пациента. В дальнейшем это помогает при выборе тактики лечения.
Что представляет собой бронхиальная астма

Это не изученное до конца заболевание имеет воспалительную природу и считается хроническим, преимущественно поражая бронхиальное дерево. Основным симптомокомплексом является спазм мышечной стенки бронхов, возникающий из-за их сенсибилизации.
Сужение бронхов сочетается с одышкой, чувством нехватки воздуха и хрипами, подобными свисту. Препараты для лечения астмы делятся на те, что используются для ежедневного приема и считаются базовыми, а также те, что принимают в момент удушья. Вид астмы определяют, исходя из многих факторов: причины, тяжесть симптоматики, уровень контроля и т. д.
Критерии классификации болезни

Во всем мире функционирует единая Международная классификация болезней. Каждому заболеванию соответствует свой шифр, благодаря этому врачам разных стран легко понимать друг друга. В этом документе бронхиальную астму классифицируют только по степени тяжести и причине, вызывающей ее.
Но болезнь все больше распространяется, и этого стало мало. Классификация усложняется, существует несколько ее видов, были выделены формы астмы и типы. Большое значение для подбора правильного лечения имеет деление на клинические формы астмы. Необходимо учитывать больше факторов для точной характеристики заболевания:
- форма тяжести до назначения терапии врачом, так как лечение может смазать реальную картину;
- связь причин, вызвавших астму, с особенностями ее протекания;
- реакция организма на коррекцию состояния при помощи медикаментов;
- степень контроля при проводимой терапии;
- причины возможных осложнений.
Классификация по этиологии

Астма классифицируется по причинам, вызывающим приступ. Выделяют:
- экзогенную форму бронхиальной астмы. Аллерген извне проникает в организм, вызывая реакцию дыхательной системы в виде спазма бронхов. Триггерами начала приступа могут являться цветочная пыльца, шерсть домашних питомцев или пыль. Обособленно рассматривают атопическую астму, отличающуюся от других имеющейся у больного генетической предрасположенности к гиперчувствительности бронхов;
- эндогенную — причина кроется внутри организма. Этой причиной может выступать физическая нагрузка, перепады температур, а также стрессы. Отдельно можно выделить инфекционную форму астмы — когда приступы случаются из-за воздействия вирусов или микроорганизмов;
- смешанную. Приступ удушья появляется в результате реакции бронхов на воздействие как внешних факторов, так и внутренних раздражителей.
Особые формы бронхиальной астмы

Специалисты, помимо основных видов астмы, выделяют в особую группу некоторые отдельно стоящие клинико-патогенетические варианты:
- Профессиональная. Эта форма астмы обычно дебютирует при постоянном и длительном контакте человека с вредными веществами, выступающих в данном случае в роли аллергенов, или раздражающих веществ. Важным моментом является то, что фактор присутствует на производстве, поэтому приступы развиваются в течение первых четырех часов после его воздействия. Приступы не возникают в нерабочие дни, но в запущенных случаях симптомы могут оставаться даже после устранения причины в течение длительного времени. Самым эффективным лечением при таком варианте является полное исключение контакта с веществом, вызывающим приступы удушья.
- Рефлюкс-индуцированная форма развивается при сниженном тонусе сфинктера пищевода. Наиболее часто такие приступы возникают ночью, так как в лежачем положении заброс пищи из желудка в пищевод происходит легче. Есть два механизма развития симптомов удушья: содержимое желудка из-за слабости сфинктера попадает в дыхательные пути или возникает раздражение стенок пищевода, после чего рефлекторно наступает бронхоспазм.
- Аспириновая астма представляет собой псевдоаллергическую воспалительную реакцию организма, вызванную возникновением гиперчувствительности к нестероидным противовоспалительным препаратам, содержащим ацетилсалициловую кислоту. Проявляется такая астма ринитом, приступами обструкции бронхов и кашлем. Имеется связь приступа с приемом НПВС. Течение приступов довольно тяжелое, довольно слабо действуют на них бронхолитики. Такие приступы купируют глюкокортикостероидами.
- Физического напряжения – приступ наблюдается во время физических усилий, а также уже после нагрузки. Этот вид астмы может проявиться в любом возрасте, как у взрослых, так и у детей. При тяжелом течении приступа нарастает симптоматика дыхательной недостаточности, это состояние требует срочной помощи медиков.
- Ночная астма. Приступы преимущественно возникают в ночное время. Причину установить затруднительно: ей может быть реакция на постельное белье, перепад температур ночью, неправильная поза во время сна и так далее. Наличие ночных приступов говорит о некорректно подобранном лечении астмы.
Классификация заболевания в соответствии со степенью тяжести

Специалисту важно принимать во внимание степень тяжести патологии, ведь это является основным критерием при подборе наилучшей терапии для коррекции состояния. Классификация бронхиальной астмы по степени тяжести выделяет:
- легкие формы астмы, симптомы которой мало влияют на образ жизни больного;
- более серьезную по клинике бронхиальную астму средней степени;
- тяжелую степень, представляющую наибольшую опасность.
Виды:
- Интермиттирующая (иными словами, эпизодическая) астма. Самая легкая форма по проявлениям, которая характеризуется длительной ремиссией. Приступы не возникают при условии установления аллергена и прекращения его воздействия на организм. Систематического лечения нет, лекарства используются только в случае обострения – используют холиноблокаторы, а также назначают теофиллины, действующие непродолжительное время. При сильных проявлениях будет целесообразно использование ингаляционных глюкокортикостероидов.
- Персистирующая астма легкой степени тяжести. Симптомы проявляются уже чаще – за неделю приступы могут возникать несколько раз, причем как днем, так и ночью. Это мешает активной жизни пациента, нарушает сон. При такой астме уже назначают профилактические ингаляции глюкокортикоида или теофиллина в малых дозах. В сам момент приступа лучше всего использовать в ингаляциях холинолитики.
- Персистирующая астма средней степени тяжести. Для нее характерны дневные приступы, беспокоящие ежедневно. Ночные же ухудшения состояния случаются около двух раз в неделю. Эти приступы в значительной мере ухудшают жизнь пациента. Необходим для коррекции состояния ежедневный прием гормонов в виде ингаляций и теофиллинов, но уже в большей дозе. Бета-адреномиметики назначают для купирования спазма, но не стоит применять их больше 4 раз за день. В случае возникновения тяжелого приступа можно принять гормональные таблетки.
- Персистирующая бронхиальная астма тяжелой степени. Симптомы заболевания постоянно беспокоят больного, значительно затрудняется работоспособность. Для их купирования используют глюкокортикостероиды, постепенно наращивая дозировку. Приступы протекают тяжело, с длительным удушьем, нередко возникает астматический статус, требующий немедленной врачебной помощи.
Классификация по уровню контроля

При подборе терапии важно вести контроль за реакцией организма на проводимое лечение. Специалист внимательно должен контролировать изменения симптоматики в ответ на принимаемые препараты.
При адекватной терапии и соблюдении всех рекомендаций цифры, говорящие о функциях внешнего дыхания, изменяются в лучшую сторону, а самочувствие больного улучшается.
По степени контроля над астмой бывает:
- Хорошо контролируемая – пациент отмечает значительное улучшение либо полное исчезновение симптомов. Обострений нет.
- Частично контролируемая – частота приступов уменьшилась, но они все-таки есть. Уже есть некоторые ограничения физической активности, обострения 1 или более раз в году.
- Плохо контролируемая – подобранное лечение не является эффективным, возможен переход бронхиальной астмы в более тяжелую степень. Частота обострений болезни уже выше – 1 и более раз в неделю. В этом случае надо выяснять, почему нет результата. Это может быть неправильно назначенное лечение, серьезные перемены в жизни больного, несоблюдение врачебных рекомендаций, не устраненные триггеры, вызывающие приступ, и так далее. В каждом конкретном случае нужно разбираться отдельно по всем пунктам.
Классификация по другим признакам

Есть еще классификация, которая основана на частоте возникновения симптомов бронхиальной обструкции. На этой основе выделяют две фазы бронхиальной астмы:
- фаза обострения – когда проявления недуга наиболее яркие. Присутствует кашель, нарастает одышка, качество жизни в этой фазе может значительно снижаться;
- фаза ремиссии – когда симптомы заболевания почти не беспокоят больного или вовсе отсутствуют. Работоспособность восстанавливается до уровня, соответствующего установленной стадии бронхиальной астмы. Если обострений нет два года и более, ремиссия считается стойкой.
В зависимости от присоединения осложнений выделяют два вида бронхиальной астмы: протекающую с осложнениями и неосложненную.
Классификация астмы у детей

Классификация бронхиальной астмы у детей основана на тех же критериях, что и у взрослых. В первую очередь учитывает степени тяжести астмы: ее делят на легкую, средней тяжести и тяжелую форму. Критерии постановки диагноза зависят от возраста. У детей до 5 лет проводится внешний осмотр, сбор анамнеза.
Функциональные тесты в этом возрасте имеют малую информативность. Родителям детей, у которых уже был приступ со свистящими хрипами, нужно внимательно следить за состоянием ребенка и при первых же подобных симптомах вызывать бригаду медиков.
Лечение бронхиальной астмы

Лечить астму можно и нужно. В основе лежит медикаментозная терапия. В зависимости от тяжести симптоматики и вида астмы специалисты подбирают наилучшие препараты и адекватную дозировку. Лекарства могут выступать в качестве базовой терапии, которая расписывается на каждый день.
Есть и такие средства, которые применяются пациентом исключительно во время приступа для его купирования. Наиболее популярна ступенчатая терапия. Ее суть в подборе наименьшей дозировки и минимального количества медикаментов, необходимых для полного контроля над астмой.
Профилактика
Профилактика играет большую роль, ведь приступ гораздо легче предупредить, нежели чем устранять его последствия.
Можно рекомендовать своевременную санацию очагов хронической инфекции, избавление от вредных пристрастий и полноценное питание.
Виды бронхиальной астмы.
В возникновении бронхиальной астмы значительная роль принадлежит особенностям реактивности организма. Реактивность организма обусловлена как генетической предраположенностью, так и от приобретенных свойств. Хорошо известна роль наследственной предрасположенности в развитии атопических заболеваний. Большое значение имеет состояние нейроэндокринной системы.
Этиология.
При этой форме астмы сенсибилизацию вызывают аллергены животного и растительного происхождения, а также некоторые химические вещества. Обычно эти аллергены попадают в организм ингаляционным путем и называются поэтому ингалянтами. Пищевые и паразитарные аллергены могут вызывать сенсибилизацию гематогенным путем, но этот вариант встречается редко.
Наиболее часто встречающиеся ингаляционные аллергены, вызывающие атопическую бронхиальную астму:
- домашняя пыль (у 90% больных этой формой заболевания) и клещи,
- Dermatophagoides,
- волосы и перхоть человека,
- шерсть и перхоть животных (особенно лошади, кошки, хомяка, морской свинки),
- перо птиц, частички тел насекомых,
- сухой корм для аквариумных рыбок (дафния),
- пыльца растений (поллиноз),
- споры грибов (особенно плесневелых грибов),
- хлопковая пыль, разные виды муки,
- инсектициды,
- лекарственная пыль и аэрозоли,
- соли платины, хрома, никеля, кобальта и других металлов,
- зерна кофе и какао (необработанные), касторовые бобы, лен, люцерна, древесная пыль, ликоподий,
- нарциссы, тюльпаны (сок, ароматические вещества, пыльца),
- протеазы (бактериальные и растительные),
- некоторые лекарственные препараты (чаще всего антибиотики и ферменты).
- эпоксидные смолы, фталевый ангидрид, формалин, этилендиамин.
Как показывают многочисленные исследования ученых, в развитии атопической бронхиальной астмы наследственность играет относительную роль. Однако до конца не ясно какие свойства организма наследуются.
Патогенез.
Считалось, что в основе атопической формы бронхиальной астмы лежит реагиновый механизм. В 1968 г. J. Pepys и соавт. высказали предположение, что при сенсибилизации некоторыми аллергенами (домашней пылью, спорами грибов) нарушение бронхиальной проходимости может быть вызвано включением не только реагинового механизма, но и иммунокомплексного типа повреждения тканей. В последующем это было подтверждено рядом авторов (Пыцкий В. И., Артомасова А. В., 1980; Turner-Warwick М., 1978; Fuchs Е., 1981).
Этиология.
Самые частые причины, вызывающие и провоцирующие инфекционную астму, особенно тяжелую, требующую госпитализации являются респираторные инфекции. Много лет считалось, что причиной астмы в этих случаях является бактериальная инфекция респираторного аппарата, а патогенез связывали с сенсибилизацией бронхиального дерева к патогенным и непатогенным бактериям, населяющим дыхательные пути. Эту точку зрения и сейчас нельзя считать окончательно отвергнутой, хотя она не дает ответа на вопрос — каким образом бактериальная аллергия замедленного типа, которую можно выявить у больных кожными тестами, формирует бронхоспазм.
Исследования последних лет показали, что астму часто могут вызывать респираторные вирусы.
Это респираторно-синтициальный вирус, вирус парагриппа, а также микоплазма. Симптомы астмы, как правило, появляются одновременно с симптомами инфекции и остаются после выздоровления, обостряясь при следующей инфекции, вызванной не обязательно тем же вирусом.
Патогенез.
D. W. Empay с соавт. (1976) предполагает, что причиной бронхоспазма является поражение вирусом эфферентных зон вагусного бронхоконстрикторного рефлекса. Известно, что вирус гриппа вызывает слущивание эпителия до базальной мембраны, продолжающееся до 3 нед. Высказываются предположения о бета-адреноблокирующем действии некоторых вирусов, а также бактерий (коклюшная палочка, Haemoph. influenzae).
Предполагают и следующие варианты развития бронхиальной астмы при инфекции:
- инфицирование бактериями бронхиального дерева приводит к формированию бактериальной аллергии, которая неизвестным пока механизмом вызывает приступы астмы;
- воспаление бронхов любой этиологии облегчает проникновение в ткани неинфекционных аллергенов, при этом инфекция выступает как «проводник» неинфекционной сенсибилизации. Именно поэтому больные атопической астмой нередко связывают начало заболевания с респираторной инфекцией;
- снижение резистентности к инфицированию слизистой оболочки бронхов при неинфекционной астме повышает склонность больных астмой к респираторным инфекциям (сенсибилизация как «проводник» инфекции). Две последние возможности объясняют относительную частоту «смешанных» форм заболевания.
Этиология.
Как известно, основная особенность бронхиальной системы больного астмой — ее выраженная гиперреактивность на многие раздражители аллергического и неаллергического (неспецифического) происхождения.
К последним относятся многочисленные химические вещества, особенно обладающие резким запахом, с которыми больной может контактировать в быту или на производстве.
Типичные неспецифические раздражители, вызывающим приступы у многих больных любой формой астмы:
- запахи духов, масляной и нитрокрасок, канифоли, горелого масла, выхлопных газов, сернистого газа, бензина, растворителей (ацетона) и др.;
- так называемую инертную пыль, вызывающую механическое раздражение дыхательных путей;
- холодный (реже горячий) воздух;
- форсированное дыхание, смех;
- физическую нагрузку;
- изменения погоды, особенно падение барометрического давления, дождь, ветер, снег, похолодание.
Отчасти этим объясняются типичные обострения любой формы астмы, кроме пыльцевой, ранней весной и поздней осенью.
Большую роль играют психогенные факторы. Клинические наблюдения показывают, что у многих больных астмой существует прямая связь психогенных стимулов и приступов удушья. Выделяют особый «астматический» тип личности. Влияние психогении на проявления астмы доказано в последние годы многочисленными наблюдениями. Прототипом таких исследований были наблюдения П. И. Буля (1967), который показал, что приступ удушья у больного астмой можно вызвать и купировать гипнотическим внушением. Психогенные раздражители, вызывающие или усиливающие приступы астмы, различны. Острые тяжелые стрессовые ситуации скорее склонны приводить к временной ремиссии, что связывают с усилением секреции кортикостероидов. Ухудшение течения астмы особенно часто связано с хроническими психотравмами (неурядицы в семье, неудовлетворенность профессиональной деятельностью и т. д.).
КЛИНИЧЕСКАЯ КАРТИНА БРОНХИАЛЬНОЙ АСТМЫ.
Клинические критерии любой формы бронхиальной астмы:
- приступы удушья с затруднением выдоха, сопровождающиеся характерной аускультативной картиной — удлинением выдоха и сухими высокого тембра хрипами над всей поверхностью грудной клетки, слышимыми на расстоянии; при исследовании функции внешнего дыхания во время приступа определяется обструктивный тип нарушения дыхания; степень обструкции может меняться спонтанно и под влиянием лечения;
- частое сочетание с аллергической или полипозно-аллергической риносинусопатией;
- более или менее выраженная эозинофилия крови и мокроты;
- выраженная реакция на симпатомиметики — ликвидация или значительное облегчение затрудненного дыхания и прирост показателей функции внешнего дыхания (ФЖЕЛ или мощности выдоха) на 20% и более;
- повышенная чувствительность бронхов к биологически активным веществам — ацетилхолину, гистамину и др.
Клинические особенности основных форм астмы.
В семейном анамнезе более чем у 50% больных Атопической формой бронхиальной астмы выявляются астма или другие атонические болезни. В личном анамнезе также часты проявления атопии — ринит, атопический дерматит, крапивница и отек Квинке. Заболевание обычно начинается в детстве или юности.
Основной признак астмы — приступ удушья — имеет при этой форме некоторые особенности. Часто ему предшествуют продромальные симптомы: зуд в носу, заложенность носа, зуд в носоглотке и некоторых участках кожи — в области подбородка, шеи, межлопаточной области. Многие больные жалуются на ощущение давления в области грудины. Приступ начинается с сухого кашля, затем быстро развивается картина экспираторного удушья различной тяжести. Приступ обычно удается быстро купировать симпатомиметиками или эуфиллином, и он заканчивается кашлем с выделением небольшого количества светлой вязкой мокроты. Вне приступа больной чувствует себя хорошо, аускультативные симптомы ликвидируются полностью.
Очень характерным признаком атопической астмы в первые месяцы и годы ее развития является наступление ремиссии при прекращении контакта со специфическим аллергеном. Оно может быть естественным, например при пыльцевой астме вне сезона пыления соответствующих растений, или искусственным (удаление больного из дома при бытовой аллергии или прекращение профессионального контакта при профессиональной астме). Быстрое наступление ремиссии в таких случаях носит название эффекта элиминации. Со временем эффект элиминации часто исчезает, по-видимому, в связи с гиперреактивностью бронхов на неспецифические раздражители.
Для атопической астмы характерно относительно легкое течение с поздним развитием осложнений. Астматический статус развивается редко. Приступ в большинстве случаев удается купировать с помощью бета-адреностимуляторов и эуфиллина. Нередко бывают спонтанные ремиссии, которые могут продолжаться несколько лет. Признаки инфекционного поражения верхних дыхательных путей и бронхов, как правило, отсутствуют, хотя присоединение вторичного воспалительного процесса, конечно, не исключается. Характерно сочетание астмы с аллергическим риносинуситом без полипоза.
Имеются различия в клинической картине неинфекционно-аллергической формы бронхиальной астмы в зависимости от типа аллергического механизма повреждения тканей, участвующего в патогенезе. Астматическая реакция III типа протекает более тяжело, корригируется с большим трудом и часто требует применения кортикостероидов.
Инфекционная форма бронхиальной астмы чаще начинается в возрасте после 30 лет.
Атопические заболевания в семье встречаются редко, хотя собственно астма у родственников, по данным исследований, в этой группе больных встречается почти с такой же частотой, как и у больных атопической астмой (около 15% случаев). Начало болезни всегда связано с инфекционными заболеваниями респираторного аппарата, чаще вирусными. Последующие обострения также часто провоцируются острыми респираторными инфекциями или обострением хронических инфекций (синусит, бронхит, пневмония).
Приступ удушья при этом типе заболевания обычно отличается меньшей остротой развития, пролонгированностью, менее четким и быстрым ответом на р-адреностимуляторы. После купирования приступа при аускультации остаются жесткое дыхание с несколько удлиненным выдохом, сухие низкого тембра хрипы, при наличии воспалительного экссудата в бронхах — влажные незвонкие хрипы. Часто, но далеко не всегда, симптомы астмы сочетаются с симптомами хронического бронхита, постоянным кашлем с отделением значительного количества слизисто-гнойной мокроты, частым субфебрилитетом.
У больных инфекционной формой астмы чаще встречается тяжелое течение болезни. Значительно быстрее развиваются осложнения: эмфизема легких, пневмосклероз, хроническая дыхательная недостаточность, легочное сердце с хронической сердечной недостаточностью. Лечение этих больных более трудное, чем лечение больных атопической астмой. Характерно сочетание с полипозно-аллергическим риносинуситом.
Сочетание бронхиальной астмы, рецидивирующего полипоза носа и придаточных пазух, непереносимости ацетилсалициловой кислоты (аспирина) и других нестероидных противовоспалительных препаратов носит название астматической триады, или «аспириновой» астмы.
Болеют чаще взрослые старших возрастных групп, хотя синдром встречается и у детей. Заболевание обычно начинается круглогодичным полипозным риносинуситом. Больные неоднократно подвергаются полипэктомии; полипы склонны быстро рецидивировать. Затем, чаще непосредственно после очередной полипэктомии, начинается бронхиальная астма, и только после этого больные замечают, что прием ацетилсалициловой кислоты, амидопирина и других производных пиразолона вызывает у них часто тяжелую реакцию в виде приступа удушья и обострения ринита. Реакция развивается в течение 15 мин, иногда позже (до 2 ч), после приема препарата. Описаны летальные исходы. Нередко реакции возникают после приема теофедрина или антастмана, которые содержат амидопирин.
Возможно и тяжелое течение астматической триады. У больных этой группы практически отсутствуют атопические болезни. Полипэктомии у них часто ведет к тяжелому обострению заболевания. Эти больные не переносят не только ацетилсалициловую кислоту и пиразолоны, но и другие нестероидные противовоспалительные препараты — индометацин, бруфен, а также желтый краситель тартразин, применяемый в пищевой и фармацевтической промышленности.
Астматическая триада встречается не так уж редко, составляя около 8% всех заболеваний астмой. По теории группы польских ученых (Szczeklik A. et al., 1975, 1976) возникновение тяжелого бронхоспазма у больных с астматической триадой связано с приемом препаратов, блокирующих синтез простагландинов.
Лекарственные средства, абсолютно противопоказанные больным астматической триадой:
- ацетилсалициловая кислота и все препараты, ее содержащие;
- все производные пиразолона: амидопирин, анальгин, бутадион, реопирин и все комбинированные препараты, их содержащие, в том числе теофедрин, антастман, баралгин;
- индометацин, бруфен;
- мефенамовая кислота;
- все новые противовоспалительные препараты с антипростагландиновым действием;
- любые таблетки в желтой оболочке (тартразин!).
В последние годы особое внимание уделяется связи бронхоспастических реакций с физической нагрузкой. Многие больные астмой в периоды обострения отмечают приступы удушья при небольших физических нагрузках. Однако у определенной группы больных физическая нагрузка является единственной или основной причиной астматических приступов. АВФН чаще встречается у детей, причем дети могут не замечать этой связи. Если обычная бронхоспастическая реакция у больного с предшествующим нарушением бронхиальной проходимости развивается во время нагрузки, то для АВФН характерно развитие реакции сразу после окончания нагрузки или в течение ближайших 10 мин.
Приступы редко бывают тяжелыми, продолжаются 5—10 мин (иногда затягиваются до часа) и проходят спонтанно или купируются р-адреностимуляторами. Особенно часто провоцируют бронхоспазм бег, игра в футбол, баскетбол. Менее опасен подъем тяжестей. Хорошо переносится плавание: этот вид спорта можно разрешать больным астмой с нетяжелым течением. Обследование больных АВФН показало, что в первые минуты физической нагрузки развивается некоторая бронходилатация и только после окончания — бронхоспазм.
Существует точка зрения насчет механизма АВФН, что ведущим в формировании бронхоспазма является раздражение эффекторных окончаний блуждающего нерва. Это отчасти подтверждается тем, что аэрозоли атропина предупреждают АВФН, а также тем фактом, что у всех больных этой формой заболевания ацетилхолиновый тест положителен. Рефлекс может быть вызван, в частности, потерей тепла легкими в связи с форсированным дыханием.
Для диагностики АВФН рекомендуется следующий простой тест, который можно проводить в поликлинических условиях в стадии ремиссии заболевания и при отсутствии противопоказаний со стороны сердечно-сосудистой системы.
Больной не должен принимать бронхоспазмолитиков и интала в течение 12 ч до исследования. Регистрируют исходные клинические данные (аускультация легких, частота пульса) и показатели пневмотахометрии. Затем дают физическую нагрузку — свободный бег или приседания до тех пор, пока частота пульса не достигнет 140—150 в 1 мин у взрослых и 170—180 в 1 мин у детей. Сразу после окончания упражнения и через 5, 10, 15 и 20 мин снова проводят физическое обследование и пневмотахометрию. При снижении мощности выдоха на 20% и более тест считается положительным.
Хотя тяжелые приступы после физической нагрузки бывают редко, надо иметь наготове все необходимое для купирования приступа. В специализированных учреждениях применяют велоэргометрию и более точные методы регистрации бронхиального сопротивления. Тест с физической нагрузкой может быть использован в сомнительных случаях для дифференциальной диагностики. При положительном тесте нет необходимости проводить ингаляционную провокацию с ацетилхолином. Отрицательный результат теста не исключает диагноза бронхиальной астмы. Тест позволяет получить некоторые количественные характеристики реакции, а также подобрать лекарства, которые предотвращают развитие АВФН.
ДИАГНОЗ БРОНХИАЛЬНОЙ АСТМЫ.
Кроме анамнеза и характерной клинической картины, для диагностики астмы имеют определенное значение некоторые общеклинические и специальные исследования.
Общеклинические Исследования.
Анализ крови.
При общем анализе крови, как правило, обнаруживается эозинофилия — умеренная при атопической форме (до 10%) и высокая при инфекционной (до 20%).
При биохимическом анализе крови возможно увеличение альфа-2- и гамма-глобулинов, сиаловых кислот, гаптоглобина, фибриногена, серомукоида.
В крови повышается концентрация иммуноглобулина G (Ig G) и снижается количество Т-супрессорных лейкоцитов, что показывает иммунологический анализ крови.
Для определения того, вызвана ли бронхиальная астма повышенным количеством иммуноглобулина Е (Ig E), проводят кожное тестирование. Определение общего количества иммуноглобулина Е может быть использовано для дифференциальной диагностики аллергической и неаллергической астмы
Анализ мокроты.
В мокроте при обеих формах микроскопическое исследование выявляет много эозинофилов, кристаллы Шарко — Лейдена, иногда — спирали Куршмана. Нейтрофильные лейкоциты в больших количествах обычны при инфекционной форме. При биохимическом исследовании мокроты находят кислые мукопротеины и гликозаминогликаны (мукополисахариды), которые делают мокроту вязкой, а при инфекционном воспалении обнаруживают дезоксирибонуклеиновую кислоту.
Рентгенологическое исследование органов дыхания при атопической астме часто в течение первых нескольких лет во внеприступном периоде не выявляет каких-либо изменений. В момент приступа регистрируются признаки острой эмфиземы: повышенная прозрачность легких, фиксация грудной клетки в инспираторной позиции, горизонтальное расположение ребер, расширение межреберных промежутков, низкое стояние диафрагмы.
При инфекционной астме на протяжении первого года болезни рентгенологически, как правило, выявляются признаки хронического бронхита с перибронхиальным пневмосклерозом и эмфиземы легких, на рентгенограммах придаточных пазух носа также могут быть выявлены некоторые признаки, дифференцирующие формы астмы.
При атопической астме обычно отмечается пристеночное затемнение, отражающее отек слизистой оболочки, при инфекционной — часто выявляются односторонние гомогенные затемнения при гнойных синуситах или признаки полипоза верхнечелюстных и решетчатых пазух. Признаки легочного сердца на ЭКГ гораздо раньше формируются при инфекционной форме астмы.
Специальные Исследования.
Функциональные методы исследований.
Функциональное исследование внешнего дыхания помогает установить не столько форму болезни, сколько степень нарушения бронхиальной проходимости и связанные с этим нарушения газообмена.
Из методов исследований функций внешнего дыхания (ФВД) проводят спирографию и пневмотахиметрию.
Измеряют дыхательный объем (ДО), жизненную емкость легких (ЖЕЛ), объем форсированного выдоха (ОФВ), максимальную вентиляцию легких (МВЛ), отношение объема форсированного выдоха за 1 с к жизненной емкости легких, выраженное в процентах (индекс Тиффно, ИТ).
В качестве очень простого метода диагностики астмы можно рекомендовать тест с бета-симпатомиметиком (астмопент, алупент, беротек), особенно у больных без резко выраженных осложнений (эмфиземы легких, пневмосклероза, дыхательной и сердечной недостаточности).
С помощью пневмотахометра регистрируется мощность выдоха; в качестве исходного принимается максимальное из трех измерений. Затем больному дают вдохнуть одну дозу препарата из дозированного ингалятора, после чего через 5; 15 и 20 мин снова производят пневмотахометрию. Если мощность выдоха при этом повысилась на 20% и более, можно почти с уверенностью ставить диагноз астмы. Отрицательный тест в фазе клинической ремиссии при хорошем исходном показателе не дает оснований отвергать диагноз.
В сомнительных случаях он может быть подтвержден или отвергнут при помощи теста с ацетилхолином, который можно проводить только в фазе ремиссии или при легких клинических проявлениях болезни. Как говорилось выше, повышенная реактивность бронхов к биологически активным веществам — уникальный признак астмы, который может быть выявлен при изучении реакции бронхов на эти вещества. Чаще применяют ацетилхолин (или метахолин) в аэрозоле
Методика проведения ацетилхолинового теста.
Растворы ацетилхолина приготавливают непосредственно перед исследованием в концентрациях 0,001 %, 0,01 %, 0,1 %, 0,5% и 1%.
На спирографе записывают кривую форсированного выдоха и высчитывают исходный коэффициент Тиффно (можно использовать пневмотахиметрию выдоха). С помощью аэрозольного ингалятора (АИ-1 или другой системы) больной ингалирует аэрозоль ацетилхолина в самом высоком разведении (0,001%) в течение 3 мин (если у больного начинается кашель до истечения 3 мин, ингаляцию прекращают раньше). Через 15 мин контролируют состояние больного и записывают кривую форсированного выдоха. Тест считается положительным, если индекс Тиффно (или показатель мощности выдоха) падает на 20% и более. Положительный ацетилхолиновый тест практически патогномоничен для любой формы бронхиальной астмы. Считается, что чем выше степень чувствительности бронхов к ацетилхолину, чем тяжелее течение болезни. Однако даже при многолетних ремиссиях ацетилхолиновый тест, как правило, остается положительным.
Кожные и провокационные тесты.
Положительные кожные тесты свидетельствуют лишь о наличии сенсибилизации. Из провокационных тестов наибольшее значение для специфической диагностики астмы имеет провокационный ингаляционный тест, который показывае является ли данный аллерген причиной астмы у больного. Провокационный назальный тест можно применять для выявления «виновных» аллергенов только в тех случаях, когда аллергический ринит входит в синдром респираторной аллергии.
Лабораторные методы.
Радиоиммуносорбентный тест (RIST) применяется в основном для дифференциальной диагностики основных форм болезни, которые относительно четко различаются по уровню общего IgE, повышенному при атопической астме (обычно выше 250 ед/мл), и нормальному—при инфекционной. Уровень IgE у больных астмой нестабилен, он нарастает после контакта со специфическим аллергеном, поэтому, вероятно, уровень IgE при круглогодичной астме выше, чем при сезонной. Особенно высокий уровень IgE (до 2000—3000 ед/мл) находят при сочетании атопической астмы с атопическим дерматитом. Если больной длительно не контактирует со специфическим аллергеном, уровень IgE снижается и может достигать нормальной величины.
Радиоаллергосорбентный тест (RAST) имеет наибольшую ценность, так как позволяет выявить IgE-антитела к специфическому аллергену. Его результаты особенно четко совпадают с клинической картиной при пыльцевой, эпидермальной астме и некоторых формах пищевой аллергии. Для диагностики пылевой и грибковой астмы RAST также применяется с успехом, хотя степень корреляции здесь несколько ниже. Считается, что RAST почти абсолютно коррелирует с ингаляционными провокационными тестами и менее определенно — с кожными. Подобно уровню общего IgE, абсолютный титр RAST возрастает после экспозиции со специфическим аллергеном.
ЛЕЧЕНИЕ БРОНХИАЛЬНОЙ АСТМЫ.
Применяют 5 групп фармакологических препаратов, после устранения провоцирующего фактора (если возможно).
- В-адренергические сионисты.
Рутинные ингаляции дают более быстрый эффект и лучший терапевтический индекс; изотарин, албутерол, тербуталин (бриканил), метапротеренол, фенотерол (беротек) или изопротеренол применяют с помощью спрэя или дозирующего ингалятора. Адреналин 0,3 мл, в разведении 1:1000, подкожно (в острых ситуациях, при отсутствии поражения сердца). Внутривенное введение радренергических средств в тяжелых случаях БА не оправдано вследствие токсического влияния на организм.
- Метилксантины.
Теофиллин и различные его соли; дозу регулируют до концентрации препарата в крови 10-20 мкг/мл; назначают внутрь или внутривенно (как аминофиллин). Клиренс теофиллина широко варьирует и снижается с возрастом, при дисфункции печени, декомпенсации сердца, легочном сердце, лихорадке. Многие препараты также изменяют клиренс теофиллина (снижают период полувыведения: сигареты, фенобарбитал, дифенин; повышают — эритромицин, аллопуринол, циметидин, пропранолол). Детям и молодым курящим взрослым назначают ударную дозу: 6,0 мг/кг, затем инфузионно 1 мг/кг в час в течение 12 ч, после чего дозу снижают до 0,8 мг/кг в час. У других больных, не получавших теофиллин, ударная доза остается той же, а поддерживающую снижают до 0,1-0,5 мг/кг в час. У больных, уже получивших теофиллин, ударную дозу не применяют или уменьшают.
- Глюкокортикоиды.
Преднизолон 40-60 мг в день внутрь с последующим снижением дозы на 50% каждые 35 дней; гидрокортизон, ударная доза 4 мг/кг внутривенно, затем 3 мг/кг каждые 6 ч; метилпреднизолон 50-100 мг внутривенно каждые 6 ч. Большие дозы глюкокортикоидов, дающие кумулятивный эффект, не имеют преимуществ перед обычными дозами. Эффект стероидов во время приступа бронхиальной астмы проявляется через 6 ч и позже. Ингаляционные формы глюкокортикоидов служат важным дополнением к постоянной терапии; их не используют при острых приступах. Эффект ингаляционных стероидов зависит от дозы.
- Кромолин натрия (интал).
Не относится к бронходилататорам; применяется в базисной терапии как профилактическое средство; не назначается при острых приступах; применяют с помощью дозирующего ингалятора или вдувания порошка (по 2 вдувания в день). Эффективность препарата определяется лишь после применения в течение 46 нед.
- Антихолинергические средства.
Аэрозольный атропин и родственные препараты, такие как ипратропиум,неабсорбируемый четвертичный аммоний. Бронходилатация может быть выше, чем от симпатомиметиков, но эффект наступает медленнее (пик бронходилатации через 6090 мин). Ипратропиум можно применять с помощью дозирующего ингалятора, 2 вдоха каждые 6 ч. К лечению острой или хронической бронхиальной астмы добавляют отхаркивающие и муколитические средства.
Неотложная помощь при Бронхиальной астме!
В-агонисты в аэрозоле применяют в первичной терапии острых приступов БА.
Дают каждые 20 мин до 3 доз; затем каждые 2 ч до купирования приступа.
Аминофиллин после первого часа может ускорить наступление эффекта.
Парадоксальный пульс, участие вспомогательной мускулатуры и выраженное увеличение ЖЕЛ служат индикаторами тяжести заболевания и показаниями к определению содержания газов в артериальной крови и пик флоуметрии — ПСВ (определению пика скорости выдоха) или ОФВ.
Ожидаемое значение: ПСВ < 20%; удвоение показателя через 60 мин, отсутствие этого удвоения на фоне терапии требует добавления глюкокортикоидов.
Постоянное лечение.
- Терапия первой линии также складывается из применения В-агонистов.
- При сохранении симптомов необходимо добавить Противовоспалительные препараты (глюкокортикоиды или стабилизаторы клеточных мембран). Регулирование лекарственной терапии основано на объективном измерении функции легких (тест Тиффно, ОФВ).
Бронхиальная астма: классификация, виды, формы
У большинства здоровых людей слово «астма» ассоциируется с приступами удушья, и это в какой-то степени верное представление. Приступы не возникают сами по себе – для их появления требуются порой годы, когда больной игнорирует начальные признаки заболевания или принимает их за проявления других патологий, порой даже не связанных с легкими. Такое отношение происходит по причине неосведомленности населения, повальной склонности к самолечению, а порой и просто из-за небрежного отношения к здоровью. Диагностирование еще затруднено и тем, что заболевание достаточно сложное, имеет множество причин возникновения, фаз развития, степеней тяжести.
Определение заболевания
Бронхиальная астма является хроническим воспалением в дыхательных путях, вызванным патологическими изменениями на клеточном уровне. При этом развивается главный признак заболевания – гиперреактивность бронхов, возникающая под воздействием как внешних, так и внутренних факторов. Раздражитель вызывает патологическое сужение бронхиального просвета, и больной начинает задыхаться. Частота приступов зависит от степени тяжести заболевания и часто провоцируется попаданием триггера (раздражающего вещества) в дыхательные пути извне.
Помимо этого, болезнь характеризуется наличием следующих симптомов:
- Одышка. Затруднение дыхания, особенно на поздних стадиях, характерно не только во время приступов, но и в состоянии покоя;
- Кашель. Постоянное покашливание – желание больного как будто освободить бронхи от постороннего предмета. Однако только в конце приступа может появиться небольшое количество мокроты;
- Поверхностное дыхание и удлиненный выдох. Зачастую жалобы больных связаны не столько с проблемами вдоха воздуха, сколько невозможностью его вытолкнуть;
- Хрипы при дыхании. Сужение просвета в бронхах приводит не только к уменьшению порций воздуха, но и появлению характерных сухих хрипов. Они очень хорошо прослушиваются при аускультации, а иногда даже слышны стоящим рядом людям;
- Поза ортопноэ. Во время приступа при приложении дополнительных усилий для дыхания больной принимает характерную позу, стремясь как можно прочнее зафиксировать конечности: садится на кровать или кресло, упирается ногами в пол и хватается за опору (спинку кровати или кресла).
Как оказать первую помощь при сильном астматическом приступе читайте здесь.
Позже, если лечение не начато, или проводится некорректно, происходит развитие более тяжелых симптомов:
- Синюшность кожи и ногтевых пластин, являющаяся свидетельством недостатка кислорода в организме;
- Тахикардия может быть незначительной в периоды покоя (90 уд. / мин. ) или сильной (120-130 уд. / мин. ) во время приступов;
- Дистрофические изменения: ногтевые пластины становятся выпуклыми, а дистальные фаланги пальцев утолщаются;
- Головная боль и головокружение – следствие дыхательной недостаточности;
- Общая слабость и недомогание при легкой степени заболевания появляются только во время приступов, однако с развитием бронхиальной астмы становятся постоянными спутниками.
На поздних стадиях болезни развиваются такие тяжелые осложнения, как эмфизема легких и легочное сердце. У больных с длительным стажем увеличивается уязвимость по отношению к другим аллергическим патологиям: псориазу, экземе, риниту, атопическому дерматиту.
Виды
При диагностировании бронхиальной астмы используется несколько видов классификаций, и все они важны, т. к. характеризуют различные стороны болезни. Однако для правильного лечения наиболее актуален этиологический фактор. Ведь правильное определение причины, вызвавшей воспаление, становится первым шагом для корректного лечения.
Атопическая (аллергическая)
Данная форма заболевания возникает на фоне генетической предрасположенности и диагностируется в более чем 40% случаев. Аллергические реакции появляются уже в детском возрасте и с годами приобретают ярко выраженный характер.
Наиболее часто бронхиальная астма появляется при длительном воздействии следующих аллергенов:
- Пыль, домашняя или библиотечная;
- Шерсть или продукты жизнедеятельности домашних животных, корм для рыб, перо птицы;
- Растительная пыльца (деревьев, злаков, сорняков).
Факторы развития заболевания могут быть не только респираторными, но и эпидермальными, пищевыми, грибковыми. Со временем заболевание прогрессирует, и к одному виду аллергических проявлений могут присоединиться другие.
Инфекционно-зависимая
Если аллергический тип заболевания чаще всего поражает детей, то для инфекционно-зависимой формы характерна другая возрастная категория – от 30 до 40 лет. Начинаясь частыми простудами, позже переходя в хронический бронхит и обструкцию легких, патология постепенно захватывает дыхательные пути, подвергая их функциональным изменениям.
Характерным признаком такого вида астмы является развитие приступов удушья на фоне гипертермии в течение 2-3 недель после инфицирования. Болезнь протекает гораздо тяжелее – ведь организм ослаблен присутствием инфекции. Приступ длится дольше и может переходить в астматический статус – одно из тяжелейших осложнений, несущих угрозу жизни.
Смешанная
Смешанная форма заболевания – это воспаление смешанного типа, при котором возникает не только гиперреактивность бронхов, но и развивается обструктивный синдром. Чаще всего такая форма диагностируется у детей в возрасте 5-6 лет.
Трудность лечения и корректного диагноза заключается в смешении экзогенных и эндогенных причин заболевания, воздействия аллергических и не атопических раздражителей. Частые ОРВИ и ОРЗ, переходящие в хронический бронхит, отягощение наследственными факторами и аллергическими агентами, иногда дают настолько размытую картину, что быстрая постановка правильного диагноза становится невозможной. В дополнение может сказываться влияние негативных факторов в виде неблагоприятной экологии и климатических условий.
Для своевременного и правильного диагноза данной формы необходимо привлекать узкопрофильных специалистов: пульмонолога, аллерголога, иммунолога.
Менее распространенные виды
Из числа разнообразных форм, отличающихся причинами, степенью тяжести, частотой признаков, выделяют еще несколько видов бронхиальной астмы, которые встречаются не столь часто.
Профессиональная
Возникает под воздействием определенного вредного вещества, присутствующего в воздухе при нахождении на работе: химические соединения (пестициды, хром, бериллий), фармацевтические (тифен, витамины, корень ипекакуаны), хлебные злаки, технические культуры (хлопок, лен) и др.
Аспирин-индуцированная
Заболевание развивается при гиперреактивности бронхов на прием аспирина и других НПВС (нестероидных противовоспалительных средств): ибупрофена, напроксена.
Вызванная гастроэзофагеальной рефлюксной болезнью (ГЭРБ)
При данном синдроме механизм возникновения проходит 2 стадии: заброс желудочного содержимого в просвет бронхиального дерева и спазм бронхов из-за раздражения желудочным соком.
Вирусная
Некоторые исследования показали, что определенные вирусы не уничтожаются полностью, а могут длительное время находиться в организме, особенно детском. Это становится причиной длительного воспаления и связанных с ним осложнений: гиперреактивности бронхов, обструктивной болезни и бронхиальной астмы.
На основании хронических заболеваний придаточных пазух носа
Длительный очаг воспаления, возникающий при синуситах, становится рассадником патогенных микробов внутри организма, а продукты их жизнедеятельности приобретают свойства аллергенов.
Наследственность
Генетические факторы – основные при риске возникновения астмы. При наличии заболевания у одного из родителей вероятность развития у ребенка составляет 30%, а у обоих – возрастает до 75%.
Ожирение
Выявлена прямая зависимость связи излишнего веса и развития бронхиальной астмы. По меньшей мере 4 гена, ответственных за возникновение воспаления в бронхах, активизируются у лиц с избыточной массой тела.
Группы риска
На сегодняшний день бронхиальной астмой больны от 4 до 10% населения на планете, и ежегодно эта цифра увеличивается. Такая высокая заболеваемость связана с загрязнением окружающей среды и, в частности, вдыхаемого воздуха. В некоторых китайских городах он даже непригоден для жизни, и жители вынуждены его покупать.
Наибольшему риску заболевания астмой подвергаются следующие категории лиц:- Имеющие генетическую предрасположенность, а также склонность к аллергическим реакциям;
- Постоянно вдыхающие вредные испарения на работе;
- С пониженным уровнем иммунитета вследствие хронических соматических заболеваний;
- С вредной привычкой – курением;
- Проживающие в загрязненных промышленных зонах;
- С избыточным весом.
Если верить статистике, то дети болеют чаще, чем взрослые. Причем в детском возрасте мальчики подвержены развитию заболевания чаще, а среди взрослого населения больше болеют женщины.
Стадии развития заболевания
Бронхиальная астма в своем развитии проходит несколько этапов, отличающихся степенью тяжести, частотой обострений и особенностями лечения в зависимости от причины:
- 1 стадия. Для данного этапа характерно редкое обострение симптомов, причем приступы легко и быстро купируются. Таким образом, болезнь протекает спокойно, а больной редко обращается за профессиональной помощью;
- 2 стадия. Приступы учащаются, становятся более длительными и требуют применения эффективных препаратов. Появляются первые нарушения в работе организма. При адекватном и своевременном лечении эта стадия может длиться годами, не сильно нарушая привычный ритм жизни пациента;
- 3 стадия. На этом этапе приступы отличаются еще большей глубиной, становятся более частыми. Для их купирования требуется медицинская помощь. Во всех жизненно важных органах происходят патологические изменения, и без серьезного лечения они могут стать необратимыми.
Последняя, 4-ая, крайне тяжелая стадия, требует постоянного медицинского наблюдения и обычно проходит в условиях стационара.
Группы препаратов для лечения
При лечении бронхиальной астмы используются группы лекарств по двум направлениям терапии: базисной и симптоматической. К последнему типу лечения относят, как правило, ингаляторы.
Препараты базисной терапии применяются постоянно, вне зависимости от силы и частоты проявления сиптоматики. К ним относятся:
- Ингаляционные глюкокортикоиды: Беклометазон, Флунизолид;
- Системные глюкокортикоиды: Преднизолон, Дексаметазон;
- Стабилизаторы мембран тучных клеток: Кромоглициевая кислота, Интал-плюс, Дитэк;
- Антагонисты лейкотриеновых рецепторов: Зафирлукаст, Монтелукаст.
Биопарокс при гайморите
Что такое полисегментарная пневмония расскажет эта статья.
Препараты, повышающие иммунитет //drlor.online/diagnostika-lechenie/immunitet/preparaty-dlya-podnyatiya-u-vzroslyx-kakie-nuzhny.html
Для купирования приступов используют препараты симптоматической терапии:
Лечение бронхиальной астмы, особенно в детском возрасте, должно проходить под строгим контролем лечащего врача. Только педиатр или аллерголог (иммунолог) могут поставить корректный диагноз и подобрать подходящее для лечения лекарство.
Видео
Полезное видео про астму
Выводы
Бронхиальная астма – серьезное и часто неизлечимое заболевание. Степень тяжести зависит от стадии, на которой началось лечение. Для этого необходимо обладать полной информацией о заболевании и мерах его профилактики.
Огромную роль играет также обучение пациентов поведению во время приступа, правильному дыханию и массажным техникам. Это может в значительной степени облегчить симптомы, а главное – вселит в пациента уверенность в своих силах и поможет преодолеть трудный период.
Более подробно про аллергическую астму написано тут. А эта статья полностью посвящена медикаментозному лечению данного заболевания.
Бронхиальная астма — воспаление бронхов.: причины, жалобы, диагностика и методы лечения на сайте клиники «Альфа-Центр Здоровья»
Содержание
- Виды астмы
- Жалобы
- Диагностика
- Лечение
- Записаться на прием
Дыхательная система человека устроена подобно дереву: воздух проходит из трахеи бронхи, сначала в крупные, а затем во все более мелкие (мелкие бронхи называются бронхиолами) и потом уже попадают в альвеолы, откуда кислород уже и всасывается в кровь.
Бронхиальная астма — это заболевание, в основе которого лежит повышенная чувствительность бронхов к различным раздражителям (в частности, аллергенам). В ответ на действие этих раздражителей развивается сужение (обструкция) бронхов. Этот процесс обусловлен несколькими причинами: повышением тонуса бронхов, избыточного отделяемого в просвет бронхов и их воспаления. При астме приступы чаще всего возникают эпизодически, например после контакта с раздражителем. При тяжелой астме обструкция бронхов часто сохраняется и между приступами.
Одно из наиболее опасных осложнений бронхиальной астмы — астматический статус — угрожающий жизни приступ, не поддающийся обычному лечению. Такие пациенты нуждаются в немедленной госпитализации в отделение реанимации.
Бронхиальная астма — очень распространенное заболевание, ею страдает примерно 5% населения. Среди детей распространенность астмы еще выше, во многих случаях у детей она проходит. Бронхиальная астма у взрослых — это хроническое заболевание, требующее постоянного лечения под руководством специалиста.
Большую роль в возникновении астмы играет наследственность: если один из родителей страдает астмой, то вероятность того, что она возникнет у ребенка составляет почти 50%, а если оба — 65%.
Виды астмы
У многих больных бронхиальной астмой вырабатываются антитела к одному или нескольким аллергенам. Эта форма получила название аллергической бронхиальной астмы. Она нередко сочетается с кожными болезнями (нейродермитом) и аллергическим ринитом (насморком). Аллергическую бронхиальную астму называют еще экзогенной, в противоположность эндогенной бронхиальной астме, в развитии которой не играют роль ни предрасположенность к аллергии, ни аллергены из окружающей среды.
Аллергическая бронхиальная астма обычно развивается в детском и молодом возрасте. К самым частым аллергенам относятся пыльца, плесневые грибы, тараканы, домашняя пыль и эпидермис (внешний слой кожи) животных, особенно кошек.
Пищевые аллергены бывают причиной астмы гораздо реже, чем воздушные, но некоторые продукты и пищевые добавки могут провоцировать тяжелые приступы. Нередко у больных бронхиальной астмой обнаруживают рефлюкс-эзофагит (заброс кислого содержимого желудочка обратно в пищевод), и его лечение может уменьшить тяжесть бронхиальной астмы.
При бронхиальной астме повышена чувствительность дыхательных путей к целому ряду раздражителей, в том числе к холодному воздуху, парфюмерии, дыму. Приступ удушья могут спровоцировать тяжелая физическая нагрузка и учащенное, избыточное дыхание (вызванное смехом или плачем).
Лекарственные средства служат причиной примерно 10% приступов бронхиальной астмы. Самый частый вид лекарственной астмы — аспириновая астма. Непереносимость аспирина и других нестероидных противовоспалительных средств обычно развивается в 20—30 лет.
Приступ бронхиальной астмы могут спровоцировать бета-адреноблокаторы (пропранолол, метопролол, тимолол), в том числе те, которые входят в состав глазных капель.
Жалобы
Основные жалобы — одышка (ощущение удушья, нехватки воздуха), кашель, свистящее дыхание.
Одышку периодически то нарастает, то уменьшается. Нередко она усиливается ночью, и может выясниться, что появилась она после острого респираторного заболевания (простуды) или вдыхания какого-либо раздражающего вещества. Хотя при обструкции бронхов сопротивление воздушному потоку усиливается на выдохе, больные обычно жалуются на затруднение вдоха (что вызвано усталостью дыхательных мышц).
Кашель иногда бывает единственной жалобой, тогда подтвердить диагноз помогает исчезновение или ослабление его после назначения бронходилататоров (средств, расширяющих бронхи). Появление кашля с мокротой во время приступа предвещает его окончание. Приступ астмы обычно развивается в течение 10—30 минут после контакта с аллергеном или раздражающим веществом.
Диагностика
Основной метод диагностики бронхиальной астмы — спирометрия (исследование функции внешнего дыхания). Спирометрия заключается в том, что пациент совершает форсированный (усиленный) выдох в аппарат, и тот рассчитывает основные параметры дыхания. К главным из них относятся объем форсированного выдоха за 1-ю секунду и пиковая объемная скорость. Спирометрия почти обязательно включает в себя и исследование реакции на бронходилататоры: для этого пациенту дают сделать несколько (обычно четыре) вдоха сальбутамола или иного бронходилататора быстрого действия и проводят спирометрию повторно.
Спирометрию необходимо проводить и для контроля за ходом лечения астмы: необходимо ориентироваться не только на наличие или отсутствие жалоб на фоне лечения, но и на объективные показатели, которые дает спирометрия. Существуют несложные приборы (пикфлуометры) для самостоятельного использования больными астмой.
В межприступный период функция легких может быть нормальной; иногда в этих случаях проводят провокационные пробы, обычно с метахолином. Отрицательная проба с метахолином исключает бронхиальную астму, но положительная — еще не подтверждает этот диагноз. Проба с метахолином положительна у многих здоровых людей; она может быть положительной, например, в течение нескольких месяцев после респираторной вирусной инфекции.
Рентгенография грудной клетки обязательна при тяжелых приступах, так как позволяет выявить скрытые осложнения, требующие немедленного лечения.
Лечение
Лечение назначают в соответствии с тяжестью и длительностью заболевания. Течение бронхиальной астмы предсказать невозможно, и ее лечение требует от врача индивидуального подхода к каждому больному. Показано, что частота госпитализаций ниже среди тех больных, за которыми тщательно наблюдают и которых обучают правильно применять лекарственные средства.
Форма назначения противоастматических препаратов бывает разной: широко используют ингаляторы (индивидуальные и компрессорные — так называемые небулайзеры) и турбухалеры (для вдыхания порошкообразных препаратов). Преимущество ингаляционного введения в сравнении с пероральным (внутрь) и парентеральным (внутривенно) путями введения состоит в том, что в легких достигается более высокая концентрация препарата, а число побочных эффектов минимально. Иногда целесообразно назначить лекарственное средство именно внутрь или реже парентерально, так как эти пути введения позволяют препарату достичь тех участков легких, в которые не может проникнуть аэрозоль из-за тяжелого бронхоспазма и закупорки бронхов мокротой.
Широко применяют ингаляционные бета-адреностимуляторы, в том числе сальбутамол, тербуталин, битолтерол и пирбутерол. Эти препараты действуют дольше, чем их предшественники, и реже вызывают сердечно-сосудистые осложнения. Самым продолжительным действием обладает сальметерол. Его можно использовать для профилактики ночных приступов. Однако эффект сальметерола развивается медленно, и препарат не подходит для лечения приступов.
Есть опасение, что к адреностимуляторам развивается привыкание. И хотя этот процесс воспроизводится в эксперименте на лабораторных животных, клиническое значение привыкания пока не ясно. В любом случае возникшая у больного потребность в более частом применении препарата должна побудить пациента немедленно обратиться к своему врачу, так как может быть признаком перехода астмы в более тяжелую форму и необходимости в дополнительном лечении. Раньше ингаляционные адреностимуляторы рекомендовали применять регулярно (например, по 2 вдоха 4 раза в сутки), но ввиду частых сердечно-сосудистых осложнений и привыкания в настоящее время при легком течении бронхиальной астмы допускается более редкое применение, а также применение по необходимости.
Ингаляционные глюкокортикоиды широко применяют при бронхиальной астме. Они предназначены для достижения максимального местного эффекта при минимальном всасывании и наименьших осложнениях. Их можно использовать для отмены глюкокортикоидов после длительного приема, для ослабления зависимости от адреностимуляторов и уменьшения частоты приступов при физической нагрузке. Кандидозный стоматит можно устранить или предупредить, если тщательно полоскать рот после вдыхания препарата. Следует иметь в виду, что ингаляционные глюкокортикоиды не дают быстрого эффекта. Для того чтобы состояние стало улучшаться, их надо регулярно применять в течение нескольких недель, а чтобы добиться максимального эффекта — в течение нескольких месяцев.
Метилксантины (теофиллин, эуфиллин) для лечения бронхиальной астмы в настоящее время почти не используют.
Антагонисты лейкотриенов — препараты, блокирующие лейкотриеновые рецепторы (зафирлукаст, монтелукаст), как правило, применяют при легком или среднетяжелом течении астмы, обычно в комбинации с другими препаратами.
Ингаляционные M-холиноблокаторы (например, ипратропия бромид) применяют главным образом при хроническом обструктивном бронхите, но в ряде случаев — и при бронхиальной астме.
При бронхиальной астме, обусловленной аллергией на клещей и отдельные виды пыльцы, в отсутствие помощи от обычного медикаментозного лечения может помочь десенсибилизация, хотя наиболее эффективна она все-таки при аллергическом рините.
Бронхиальная астма: скрытые симптомы, группа риска
В 50-70% случаев бронхиальная астма протекает в легкой форме, и многие заболевшие могут даже не догадываться о наличии у себя этого коварного недуга.
О скрытых симптомах бронхиальной астмы, ее видах, лечении и профилактике в эфире ObozTV рассказала врач-пульмонолог Виктория Ялтонская, специалист по диагностике и лечению заболеваний органов дыхания.
Признаки бронхиальной астмы
Ялтонская подчеркнула, что бронхиальная астма часто «маскируется».
«Классическое проявление – чувство нехватки воздуха, приступы удушья. Либо одышка. Но так бывает далеко не всегда. Часто в последнее время мы встречаем кашлевую форму бронхиальной астмы – когда человек просто покашливает. Или у него присутствует чувство сдавленности грудной клетки, некий дискомфорт – и больше ничего», – предупредила медик.
Она посоветовала обращаться к врачу, если хотя бы однажды возникла нехватка воздуха, вызвавшая дискомфорт.
«Среди врачей бытует негласное мнение, что любой эпизод свистящего затрудненного дыхания нужно трактовать как бронхиальную астму, пока это не будет опровергнуто или подтверждено», – отметила специалист.
По ее словам, примерно в 50-70% случаев наблюдается легкое течение астмы, и больные могут о ней даже не подозревать.
«Это астма, которая маскируется под острые бронхиты, частые простуды, затяжные покашливания, другие заболевания – например, аллергический ринит«, – констатировала пульмонолог.

Как выглядит бронхиальная астма изнутри
Виды бронхиальной астмы
Ялтонская обратила внимание, что бронхиальную астму скорее относится к приобретенным заболеваниям, хотя в некоторых случаях на ее развитие может повлиять и генетическая предрасположенность.
«Чаще всего, когда мы говорим о бронхиальной астме, то имеем в виду аллергическую бронхиальную астму. Т.е. присутствует аллергия, генетическая предрасположенность, и есть симптоматика», – отметила она.
Однако, уточнила врач, встречаются и другие виды астмы. Аллергическая составляющая вовсе не является обязательной.
«Например, есть психогенная бронхиальная астма – когда на фоне психоэмоциональных стрессов у человека возникает приступ удушья. Можно подумать, что это панические атаки. Но это совершенно не исключает бронхиальной астмы в чистом виде. Может быть дисгормональная – когда у мужчины либо у женщины в определенный период жизни изменяется гормональный фон и возникает бронхиальная астма», – рассказала Ялтонская.
Лечение и профилактика
Подбирать лечение бронхиальной астмы врач посоветовала индивидуально – в зависимости от типа заболевания и состояния пациента.
«Вылечиться (полностью. – Ред.) – маловероятно. Скорее, речь идет о хорошем контроле. Если установлен диагноз «бронхиальная астма» и человек заинтересован в том, чтобы качество его жизни было адекватное, прикладывает к этому усилия – то это может быть практически здоровый человек», – заверила Ялтонская.
«Есть люди с бронхиальной астмой, которые ставят олимпийские рекорды», – успокоила она.
Кроме того, по рекомендации врача, при наличии легкой формы астмы необходимо заниматься профилактикой прогрессирования заболевания.
«Тут включаются общие факторы. 50% нашего здоровья зависит от нашего образа жизни», – резюмировала пульмонолог.

Ощущение нехватки воздуха, затрудненное дыхание, затяжной кашель – повод без промедления обратиться к врачу
Ранее OBOZREVATEL писал о том, какая связь между астмой и пневмонией, что у них общего и в чем различия.
Информационное шоу «Студия Обозреватель» смотрите ежедневно по будням в 10:00 на ObozTV.
Не надоедаем! Только самое важное — подписывайся на наш Telegram-канал
Бронхиальная астма: классификация, виды и формы
Бронхиальная астма, как и любой другой недуг делится на некоторые группы. Классификация бронхиальной астмы довольно широка. Данные разделения необходимы потому, что недомогание хроническое, и в каждом случае обязателен индивидуальный подбор лекарств.
Критерии классификации
 Когда ставится диагноз, медики пользуются единым документом. В этой классификации астмы определяются согласно двум показателям:
Когда ставится диагноз, медики пользуются единым документом. В этой классификации астмы определяются согласно двум показателям:
- происхождение;
- тяжесть протекания.
Существующее подразделение не удовлетворяет медицинских специалистов и они считают его недостаточным. Новые критерии астматической тяжести включает учет некоторых деталей ее течения, таких как:
- здоровье до начала принятия препаратов;
- полезность проводимых процедур;
- можно ли контролировать состояние, исключая обострения и добиться значительной ремиссии;
- есть ли связь особенностей течения с причинами появления приступов;
- какая стадия астмы;
- из-за чего и как появляются осложнения.
Этиологическая классификация
Большое значение имеет выявление причины появления сепсиса в последующем назначении процедур. Благодаря уменьшению провоцирующих факторов можно исключить приступы, нормализовать состояние астматика и добиться стойкой ремиссии.
Исходя из того, что послужило возникновению проблемы, она делится на три основные группы:
- Экзогенная (аллергическая). В этой ситуации, удушье и кашель вызваны внешними раздражающими факторами – респираторный, аллергенный, а иногда пищевой. Чаще всего гиперреакция замечается сверху в дыхательных путях, развивается аллергический ринит, синусит, трахеит, а как следствие, развивается и само заболевание. В редких случаях, симптомы появляются от аллергии на продукты питания. Иногда больные замечают, что недуг обострился, когда в пищу они употребляли яйца, орехи, консервы и прочие продукты. Вместе с нарушением стула, высыпаниями на коже, слабостью, обычно наблюдается и сужение просветов в бронхах. Из-за этого возникает одышка и кашель. Важно! При этом срочно необходимо принять меры, иначе возможен переход аллергии в анафилактический шок. Отдельной категории заслужила атопическая форма, диагностируемая у лиц, имеющих расположенность к каким-либо аллергенам на фоне генетики.
- Инфекционная зависимая и эндогенная группа. Возникновение одышки, удушья и сухого кашля возможны из-за воздействия вредных микробов. Бактерии, вирусы и грибки могут породить и саму болезнь, и вызвать постоянные обострения. Из медицинских статистик ясно, что ОРВИ и ангина, нарушение работы легких и бронхов – это самая явная причина приступов различных видов бронхиальной астмы у детей. Эту проблему довольно просто выявить на основе данных симптомов. Особую эффективность показывает гормональная терапия и бронходилататоры.
- Болезнь смешанного генеза. Осложнения в дыхании могут возникнуть от аллергии или действия вредной окружающей среды. Доказано, что заболевание возникает от неблагоприятной экологии, климатических условий, стрессов, раздражителей, курения, алкоголя и т.д.
Выделены и особенные формы бронхиальной астмы, которые врачи иногда сопоставляют с группой смешанного генеза, а иногда полагают, что они являются самостоятельными подразделам:
- Профессиональная бронхиальная астма – болезнь, влекущая геперреакцию бронхов от контакта с различными вредными препаратами, сопровождаясь удушьем и кашлем. Особенно категория опасна для парикмахеров, пекарей, библиотекарей, профессий, связанных с животными. Интересен факт, что она была выявлена у фармацевтов более двухсот лет назад. Сепсис стремительно развивается от профессиональной необходимости контакта с кислотами и металлами. Представленная категория часто наблюдается у медицинских работников от прямой взаимосвязи их работы с применением дезинфицирующих средств, антибиотиков, латекса, спирта, различных препаратов. Важно постараться как можно меньше контактировать с аллергенами. Такой вид отличается тем, что довольно легко предотвращается. В ее развитии большое значение имеет присутствие аллергии или расположенности пациента к ней. Ее профилактика включает в себя медицинские осмотры при трудоустройстве и периодические меры профилактики.
- Астма физического усилия. Этот недуг проявляется в момент физической нагрузки или после нее. Для дифференцирования данного класса заболевания полностью исключаются иные причины. Некоторые врачи считают, что на фоне напряжения выявляется гиперчувствительность органов, а вовсе не астма. Также приступы удушья и кашель были замечены у лиц с анатомической формой астмы, когда было выполнено физическое усилие. Бронхоспазм наблюдался во время напряжения, или через несколько минут после него. В данной ситуации нагрузка провоцировала приступ, но не являлась причиной болезни. Если говорить о чистой форме, то она провоцирует раннюю утрату способности нормально работать и инвалидизацию.
- Аспириновая астма. Эта фаза диагностируется примерно у 7% пациентов. Так и не удалось полностью изучить патогенез формы, но она определенно носит семейный характер. Все эти клинические формы требуют наблюдения в больнице.
Классификация согласно тяжести протекания
Чтобы подобрать ингаляторы, таблетки, прописать капельницы, нужно распознать классификацию бронхиальной астмы по степени тяжести и выявить, что послужило развитию патологических изменений бронхов. Далее определяется состояние человека, для чего необходимы следующие сведения:
- как часто происходят приступы в ночное или дневное время суток;
- какие показатели состояния и классификация по степени тяжести;
- как и с какой скоростью возможно их купировать;
- очень ли сильно проблема оказывает влияние на жизнедеятельность астматика.
Отталкиваясь от такой оценки, существуют две стадии бронхиальной астмы:
- Интермиттирующая (эпизодическая). Она может никак не проявляться месяцами или даже годами, обостряясь ненадолго. При такой стадии бронхиальной астмы днем приступы удушья бывают не больше раза за неделю, а ночью – меньше двух-трех за неделю.
- Персистирующая (постоянная). Такая стадия, опять же, имеет три подгруппы. Это бронхиальная астма средней степени тяжести, легкой или тяжелой. Персистирующая болезнь сопровождается симптомами, которые могут появиться в любой момент, долгими обострениями, усугублением общего состояния людей, уменьшением активности и нарушением сна. Бронхиальная астма средней тяжести часто встречается у детей.
Классифицируется бронхиальная астма у детей так же, как и у взрослых людей. При развитии заболевания в детском возрасте, чтобы поставить диагноз, ребенок с астмой должен ответить на определенные вопросы, характеризующие симптомы в данный момент времени. Лечение маленьких детей – процесс довольно сложный, поэтому постоянно нужен контроль специалиста. Не пытайтесь самостоятельно подбирать лекарственные препараты!
Виды и степень контроля над заболеванием
Для подбора подходящей терапии и своевременной ее коррекции, важно учесть изменения в клинической картине в ответ на терапию вначале образования недуга.
Всего есть 3 степени тяжести астмы. Она может быть достаточно контролируемой, частично или совсем неконтролируемой.
Когда форма бронхиальной астмы неконтролируемая, нужно выяснить причину проблемы. Врачами выясняется, были ли изменения в образе жизни человека, выполняются ли клинические рекомендации врача, насколько ограничены аллергены и воздействие триггеров, обострилась ли другая проблема с органами дыхания и т.д.
Особая форма
К отдельному классу относится кашлевые астматики. Еще ее называют скрытой, так как она напоминает ХОБЛ, бронхит с астматическим компонентом, что усложняет ее диагностирование. Будьте внимательней к своему здоровью! Все формы астмы опасны.
Иные классификации
Следуя из того, что появляются синдромы реактивности бронхов, определены фазы заболевания: обострения и ремиссии. Последняя признается стойкой в случае отсутствия наблюдаемых обострений больше полутора-двух лет.
Исходя из наличия осложнений различается осложненная и неосложненная формы.
Фенотипирование астмы
При заболевании возникают изменения в работе бронхов. Это происходит от воздействия различных факторов. Чтобы подобрать эффективную терапию, недуг удобно поделить на фенотипы.
Фенотип, согласно биологическим и медицинским понятиям – это совокупность показателей, присущих организму в определенную стадию развития. Фенотипы — это:
- степени тяжести бронхиальной астмы;
- возраст личности;
- уровень обструкции недуга;
- активность эмоционального и физического характера;
- аллергены;
- вредность среды вокруг;
- иные особенности.
Для успешного подбора подходящей терапии определенному пациенту, фенотипирование очень важно!
Если Вы заподозрили у себя или своих близких какие-либо признаки, немедленно обратитесь к специалисту!
Не пытайтесь самостоятельно определить степень тяжести заболевания. Специалист грамотно определит форму и пропишет подходящие препараты. Если у Вас есть опыт или просто хочется обсудить тему, пожалуйста оставляйте свои комментарии ниже и делитесь им в социальных сетях.
это что такое? Виды, симптомы и лечение заболевания :: SYL.ru
Есть много заболеваний дыхательной системы. Одно из них – астма. Этот серьезный распространенный недуг, поражающий дыхательные пути, приводит к удушью. Заболевание имеет несколько разновидностей, сопровождающихся тяжелыми симптомами. При отсутствии своевременного лечения вероятно появление серьезных осложнений. Поэтому необходима качественная и эффективная терапия.
Что это такое?
Астма – это хронический недуг, проявляющийся в виде кратковременных приступов удушья. Связано это со спазмами в бронхах и отеком слизистой оболочки. Конкретной группы риска и возрастных рамок болезнь не имеет. Но на практике женщины болеют в 2 раза чаще.

На сегодня болезнь астма – это недуг, которым страдает свыше 300 млн людей в мире. Первые признаки обычно проявляются в детском возрасте. Пожилыми людьми заболевание переносится сложнее. В любом возрасте необходимо эффективное лечение астмы. При этом назначить его должен врач после выполненной диагностики.
Этиология
Точные причины болезни неизвестны. Но, как известно из медицинской практики, привести к недугу может наследственность или внешние раздражители. Часто данные факторы действуют вместе. Изначально стоит выделить из факторов риска:
- наследственность;
- действие аллергенов;
- лишний вес, нарушение обмена веществ.
Астма – это заболевание, которое может возникнуть от:
- перхоти и шерсти домашних питомцев;
- пыли;
- моющих средств, используемых в домашней уборке, стиральных порошков;
- продуктов с сульфитами;
- плесени;
- табачного дыма;
- некоторых лекарств;
- инфекционных или вирусных недугов.
Это основные причины, которые чаще всего вызывают недуг. Приступ астмы может возникать от:
- воспалений в бронхах;
- острых инфекционных недугов;
- частого приема аспирина;
- продолжительного лечения медикаментами;
- сильно ослабленного иммунитета.
Симптомы
Каковы симптомы астмы у взрослых и детей? Начальный этап характеризуется появлением:
- кашля – сухого или с мокротой;
- одышки;
- втягивания кожи между ребрами в момент вдоха;
- поверхностного дыхания, улучшаемого после физической активности;
- почти постоянного сухого кашля без заметной причины.
При развитии недуга и при самом приступе ситуация может изменяться. Тогда к признакам астмы относят появление:
- боли в грудной клетке;
- учащенного дыхания;
- усиленного потоотделения;
- вздутия вен на шее;
- нестабильного давления;
- хрипов и чувства сдавленности в груди;
- сонливости или спутанного сознания.
Иногда возникает кратковременная остановка дыхания. Обычно у больного проявляется несколько симптомов. В случае приступа необходима срочная помощь, чтобы не допустить ухудшения состояния.
Виды
В медицинской сфере выделяется 2 вида астмы:
- бронхиальная инфекционная и неинфекционная – считается самой распространенной;
- сердечная.
Бронхиальная астма делится на:
- астму напряжения;
- кашлевую;
- профессиональную;
- ночную;
- аспириновую.
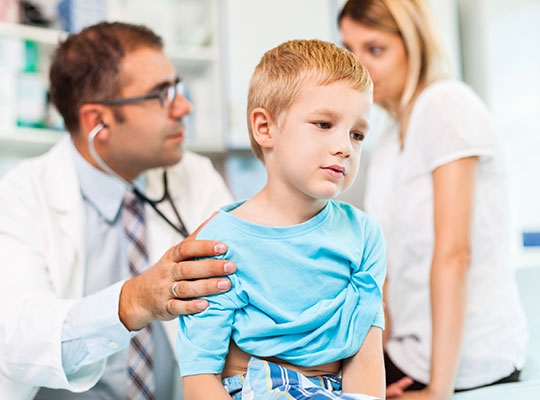
У каждого вида недуга есть свои симптомы. Лечение тоже отличается. Но в любом случае все заболевания доставляют человеку заметный дискомфорт, поэтому нужна эффективная терапия. Она должна выполняться под контролем специалиста и с соблюдением его рекомендаций. Только тогда ожидается положительный результат.
Бронхиальная
На сегодня существует 4 стадии бронхиальной астмы:
- имитирующая;
- легкая персистирующая;
- средней тяжести;
- тяжелая персистирующая.
Лечение астмы у взрослых и детей на начальной стадии будет эффективным и неопасным для здоровья. Причинами появления данного недуга может быть продолжительный контакт с аллергеном. Обычно при устранении раздражителя и приема эффективных медикаментов симптомы бронхиальной астмы устраняются.
На последней стадии есть опасность для жизни человека. Если больному своевременно не оказать профессиональную медицинскую помощь, то это может привести к летальному исходу.
Стадии
Симптомы и лечение бронхиальной астмы взаимосвязаны. При назначении метода терапии врач должен определить, на какой стадии находится недуг:
- Приступы появляются не чаще 2 раз в неделю. Ночью это случается не больше 1 раза в месяц. Обострения обычно непродолжительные.
- Симптомы заметны не чаще 1 раза в день. Ночные приступы могут случаться 3-4 раза за месяц. Возникает бессонница и перепады артериального давления.
- Приступы могут беспокоить ежедневно, часто заболевание проявляется и ночью. Астма влияет на жизнедеятельность человека.
- Приступы происходят каждый день по несколько раз. Появляется бессонница, частое удушье ночью. У больного ограниченный образ жизни. В это время больному необходима незамедлительная помощь врача.
Аспириновая
Этот вид астмы у взрослых и детей возникает от ацетилсалициловой кислоты – аспирина. Чувствительность к данному медикаменту есть у 25 % людей. Из-за этого появляется аспириновая астма. При таком недуге проявляются выраженные симптомы, состояние человека тяжелое. Приступ астмы или кашель может появиться не только от аспирина. Данный эффект возникает от разных препаратов с подобным составом.
Из симптомов выделяют появление:
- приступов удушья;
- воспаления слизистой носа;
- полипов на слизистой носа.
У детей такой вид заболевания появляется редко. Обычно он развивается у женщин в возрасте 30-40 лет. Изначально заболевание проявляется как грипп или ОРВИ, из-за чего некоторые не обращаются за медицинской помощью, что усугубляет положение.
Аллергическая
Данный вид бронхиальной астмы у детей и взрослых является распространенным. Первые признаки возникают в детском возрасте и постепенно могут лишь усиливаться. Аллергическая астма обычно проявляется в виде:
- частого чихания;
- кашля;
- обильного слезотечения;
- аллергического ринита.
Этот недуг появляется по причине избытка гистамина в организме. Он активнее вырабатывается при воздействии аллергенов. Обычно заболевание возникает от шерсти животных, дыма от сигарет, фейерверков, пыли, пыльцы растений. Терапия заключается в приеме антигистаминных средств. Их должен прописать аллерголог или иммунолог, самостоятельно делать это не следует.
Астма напряжения
Симптомы прогрессирования данного заболевания проявляются обычно при интенсивной физической нагрузке. Человек ощущает сложность дыхания, сильный кашель. Дыхательные пути сужаются по минимуму спустя 5-20 минут после начала специальных упражнений. Лечение данного вида бронхиальной астмы у взрослых и детей заключается в использовании ингаляторов для контроля появления данных приступов.
Кашлевая
Этот вид бронхиальной астмы у детей и взрослых проявляется в виде сильного и длительного кашля. Такое заболевание сложно диагностируется и трудно поддается лечению. Обычно оно развивается от физических упражнений и респираторных инфекций.

Если у человека многократно были приступы кашля, то надо срочно обратиться к врачу для выполнения диагностических мероприятий. Необходимо пройти тест, что позволит определить наличие заболевания – тест легочных функций.
Профессиональная
Возбудители этого вида недуга находятся на рабочем месте. Обострение обычно развивается в рабочий период, а в выходные проявления симптомов незначительны. Профессиональная астма проявляется в виде:
- кашля;
- насморка;
- слезоточивости.
Часто заболевание этого вида развивается у парикмахеров, фермеров, столяров, художников. Лечение недуга выполняется стандартным способом, как и остальных видов бронхиальной астмы.
Ночная
При развитии этого недуга симптомы проявляются интенсивнее ночью. По статистике, больше всего смертельных случаев из-за астмы случается именно в этот период суток. Связано это со следующими причинами:
- снижение работоспособности легких в период сна;
- горизонтальное положение тела;
- нарушение циркадного ритма.
Больные астмой сильно кашляют, у них затрудненное свистяще дыхание.
Сердечная астма
Заболевание проявляется в виде приступов удушья и одышки, а возникает это из-за застоя крови в легочных венах. Данное состояние развивается по причине нарушения работы левых отделов сердца. Приступы мучают после стрессов, сильных физических нагрузок или ночью.
Развивается заболевание из-за:
- нарушения оттока крови из легких;
- патологий сердца;
- высокого давления;
- нарушения кровообращения в мозге;
- инфекционного недуга.

Риск возникновения недуга повышается при:
- приеме алкоголя в большом количестве;
- переутомлении;
- лежачем положении;
- стрессе;
- введении в вену растворов в большом количестве.
К симптомам относят:
- Одышку.
- Набухание шейных вен.
- Появление удушливого кашля.
- Бледность кожи.
- Страх смерти.
- Сильное возбуждение.
- Цианотичный оттенок кожи в носогубном треугольнике.
- Появление холодного пота.
У детей
В странах СНГ астму выявляют у 10 % детей. Часто недуг развивается в 2-5 лет, но он может появиться в любом возрасте. Нужно учитывать, что бронхиальная астма полностью не может быть вылечена. Иногда во время полового созревания у детей исчезают симптомы. Но это не свидетельствует об абсолютном выздоровлении. У детей встречаются 3 формы астмы:
- атопическая;
- инфекционная;
- смешанная.
Как и у взрослых, провоцирующим фактором у детей может быть аллерген. Болезненные симптомы проявляются на пыль, шерсть домашних питомцев, моющие средства, растения, медикаменты. Из симптомов выделяют появление:
- раздражительности, плаксивости – за 2-3 дня до приступа;
- ухудшения аппетита;
- приступа удушья;
- кашля;
- сильного потоотделения.
Приступы могут продолжаться 2-3 суток. Во время ремиссии нет жалоб на самочувствие, у ребенка нормальная жизнь. Лечение заключается в плановой терапии. Все должно осуществляться под наблюдением врача-аллерголога.
Взрослым следует учитывать, что здоровье ребенка и время ремиссии зависит от них. Важен не только своевременный прием лекарств, но и защита от аллергена. Необходим гипоаллергенный быт, а для этого надо соблюдать следующие правила:
- Книги и мебель с одеждой должны быть закрытыми.
- В доме не следует держать перьевые или пуховые подушки.
- У ребенка должно быть немного мягких игрушек.
- Средства для стирки и уборки надо убрать подальше.
- Уборку необходимо выполнять тщательно, не доводить дело до появления плесени.
- Домашних питомцев надо купать и вычесывать.
Если соблюдать данные правила и рекомендации врача, то можно уменьшить количество острых приступов и астматического кашля. При малейших признаках нужна немедленная медицинская помощь.
При беременности
Во время вынашивания ребенка астма может стать обостренной или перейти в долгую ремиссию. При беременности она возникает инфекционная или аллергическая (неинфекционного вида). В первой ситуации недуг провоцируют инфекционные заболевания верхних дыхательных путей. При второй форме причины связаны с аллергенами.
К симптомам относят возникновение:
- дискомфорта в горле;
- насморка;
- давящей боли в груди;
- шумного, поверхностного дыхания;
- бледной кожи;
- кашля с небольшими выделениями мокроты.
Иногда у беременных появляется сильное потоотделение и синева кожи. Когда эти симптомы исчезают, то происходит приступ. При таком состоянии ухудшаются симптомы, а приступ не проходит 2-3 суток.
Некоторые женщины не желают принимать лекарства, считая, что это навредит ребенку. Но это является ошибкой. Отказ от медикаментов представляет угрозу для мамы и малыша. Лечение астмы надо выполнять всегда, даже во время вынашивания ребенка. В этот период удобнее использовать специальные ингаляторы. Они не вредны для мамы и ребенка. Также важно вести здоровый образ жизни и не допускать контакта с аллергенами.
Диагностика
Во время диагностических мероприятий определяются вероятные причины, анамнез – личный и семейный. Затем больному надо пройти инструментальную диагностику.
Подтверждение бронхиальной астмы выполняется с помощью:
- спирометрии — теста на работу легких;
- пикфлоуметрии – определения скорости воздуха;
- рентгенографии груди;
- тестов на аллергию;
- теста на концентрацию оксида воздуха.
Из лабораторных исследований врачом может быть назначен анализ крови. Это позволит оценить общее состояние больного.
Подтвердить развитие сердечной астмы получится следующими методами диагностики:
- ЭКГ.
- УЗИ сердца.
- Допплер сердца.
- Рентгенография.
Только по полученным данным врач ставит диагноз. На основе этого назначается соответствующее лечение. Такую диагностику надо проходить взрослым и детям.
Лечение бронхиальной астмы
Полностью недуг вылечить невозможно. Но если соблюдать правильный образ жизни и предписания врача, то получится увеличить время ремиссии и уменьшить количество приступов. Сначала надо избавиться от причины аллергии.
Назначаются следующие препараты от астмы:
- Противовоспалительные, которые позволяют блокировать приступы.
- Бронходилататоры – облегчают состояние в период приступа.
К первому виду относят оральные стероиды. Это могут быть таблетки, капсулы, жидкости. Вторая группа включает бета-агонисты – ингаляторы. Вторые должны быть всегда под рукой у больного человека. Их принимают с ингаляционными стероидами. Обычно врачи назначают прием:
- «Преднизона».
- «Преднизолона».
- «Метилпреднизолона».
Курс обычно составляет 3-10 дней. Дозировка и частота процедур определяется лечащим врачом. Лечение у взрослых предполагает прием медикаментов, которые выводят мокроту, а также проведение процедур с небулайзером.
Лечение сердечной астмы
При появлении сердечной астмы требуется вызвать скорую помощь. До этого больного усаживают поудобнее, ноги надо спустить с кровати. Желательно приготовить ножную ванну для обеспечения достаточного притока крови к нижним конечностям.
На ноги накладывают жгут на 15 минут. Это требуется для разгрузки малого круга кровообращение. Лечение выполняется в стационаре. Из лекарств от астмы врачи назначают прием:
- наркотических анальгетиков;
- нитратов;
- нейролептиков;
- антигистаминных;
- антигипертензивных.
Следует учитывать, что принимать лекарства надо лишь по назначению врача и по указанной дозировке. Соблюдение данных рекомендаций позволит улучшить состояние. Самолечение может привести к отрицательным последствиям.
Народные средства
По совету врача, и если это допускает состояние здоровья, лечение может выполняться дома. Народные средства нужно применять лишь по рекомендации специалиста. Связано это с тем, что многие рецепты не проверены, а у некоторых больных бывает непереносимость конкретных компонентов. Народные средства больше подходят для профилактики, а не для лечения самого недуга.
Если лечение дома разрешено, то желательно применять для этого настой из имбиря. Отлично справляются с недугом ингаляции с парами вареной картошки. Часто народные рецепты улучшают состояние пациентов.
Дыхательная гимнастика
Благодаря регулярным упражнениям получится улучшить самочувствие человека. С ними укрепляются сосуды, они очищаются от бляшек, повышается иммунитет, а также восстанавливается циркуляция крови. Это приводит к нормальному дыханию.

Следует учитывать, что при занятиях спортом дышать следует ртом. Но вдохи должны быть неглубокими. Гимнастику требуется выполнять 2 раза в день. Есть много разных методик, но одной из распространенных и эффективных считается методика Стрельниковой. Преимуществом является легкость выполнения упражнения. Человеку надо встать в исходное положение, ноги должны стоять на ширине плеч, а руками берут свернутую газету или палку. Требуется наклониться вперед и сделать быстрый вдох носом. Затем человеку следует распрямиться и выполнить свободный выдох ртом.
Ингаляции при астме
Часто врачи прописывают пациентам выполнение ингаляций. Во время процедуры человек вдыхает микрочастицы медикаментов. Отличный эффект заключается в особенностях попадания лекарства и длительности воздействия. Из преимуществ ингаляций выделяют следующие:
- быстрое устранение приступа;
- максимальную концентрацию лекарств в болезненном участке;
- длительное воздействие на бронхи;
- возможность использования детьми.
При правильном выполнении процедур гарантируется высокая эффективность терапии. Улучшение самочувствия наблюдается спустя 1-2 процедуры.
Какие препараты для этого выбирают? При приступах желательно дышать ингаляцией с медикаментом, могут применяться и лечебные травы. Желательно выбирать следующие средства:
- бронхорасширяющие – «Беротек», «Сальбутамол»;
- лекарства для разжижения мокроты – «Лазолван», «Флуимуцил»;
- кромоглициевую кислоту;
- гормональные средства – «Бутесонид», «Пульмикорт».
Небулайзеры активно применяются в лечении. Их главной частью считается компрессор. Еще в них входит резервуар для лекарства, трубки и мундштуки. Раствор после поступления через трубку становится аэрозолем, что позволяет доставить его в бронхи. Использование небулайзера простое. Препарат требуется распылить и вдохнуть аэрозоль через устройство. При этом ингалятор должен быть вымыт и высушен. Если во время лечения будут использоваться глюкокортикостероиды, требуется помыть лицо и рот после процедуры.
К преимуществам ингаляций с небулайзером относят:
- возможность применения сразу после приступа;
- можно использовать при искусственной вентиляции легких;
- универсальность использования – разрешено вдыхать через нос и рот;
- возможность использовать большие дозы растворов.
Небулайзеры могут использоваться в любом месте. Детям их разрешено применять от 7 лет. При этом следует учитывать, что ингаляции не могут использоваться при:
- повышенной температуре;
- обострении;
- гипертонии;
- предрасположенности к легочным кровотечениям;
- нарушении функционирования сердечной мышцы;
- гнойных процессах в органах дыхания.
Профилактика
Профилактических мер как таковых для защиты от недуга нет. Но есть возможность уменьшить количество приступов. Для этого необходимо придерживаться несложных правил:
- Требуется регулярная влажная уборка жилья без применения ароматических моющих средств.
- Важно, чтобы книжные шкафы были закрыты.
- При наличии домашних питомцев надо выполнять дезинфекцию.
- В постельном белье не должно быть перьев, пуха. Желательно выбрать синтетические принадлежности.
- В помещении должно быть как можно меньше тканей и штор.
- Под рукой надо держать ингалятор, который позволит купировать приступ.
- Требуется своевременно заниматься лечением инфекционных и неинфекционных недугов.
Соблюдение данных правил уменьшает частоту приступов и облегчает жизнь человека. Но такой образ жизни больной астмой должен вести все время.
