Острые пневмонии у детей раннего возраста Текст научной статьи по специальности «Клиническая медицина»
© РЯБОВА Т.М., 2003
ОСТРЫЕ ПНЕВМОНИИ У ДЕТЕЙ РАННЕГО ВОЗРАСТА
РЯБОВА Т.М.
Витебская детская областная клиническая больница
Резюме. Настоящая статья посвящена изложению имеющихся в литературе сведений об этиологии, патогенезе, классификации, клинической картине пневмоний у детей раннего возраста. Анализ полученных сведений поможет практическому врачу в постановке правильного диагноза и назначении адекватной терапии.
Ключевые слова: дети, пневмония.
Abstract. The present article deals with literature data about etiology, pathogenesis, classification, clinical picture of pneumonia in children of early age.
Проблема пневмоний у детей раннего возраста по-прежнему остается одной из самых актуальных в педиатрии. Несмотря на большие достижения в профилактике и лечении этого заболевания оно и сегодня значительно распространено среди детей, является одной из основных причин детской смертности [5].
Пневмония (греч. рпеитоп — легкое; синоним: воспаление легких) — острое инфекционное заболевание легочной паренхимы, диагностируемое при наличии синдрома дыхательных расстройств и (или) физикальных данных, а также инфильтративных изменений на рентгенограмме [6].
Заболеваемость пневмонией находится в пределах от 15 до 20 на 1000 детей первого года жизни.
По условиям инфицирования пневмонии делят на внебольничные (домашние) и нозокомиальные (госпитальные, внутрибольничные), у новорожденных — на внутриутробные (врожденные), интранатальные и постнатальные (приобретенные), последние также могут быть внебольничными и нозокомиальными [2, 3, 6].
Вентиляционные пневмонии — пневмоАдрес для корреспонденции: 210008, г.Витебск, ул. Горького, д. 121, кв. 5. Тел. 8-0297-711-08-81 — Рябова Т.М.
нии, развивающиеся у лиц, находящихся на искусственной вентиляции легких (ИВЛ), — делят на ранние (первые 4 суток на ИВЛ) и поздние (более 4 суток на ИВЛ). Выделяют также пневмонии при иммунодефицитных состояниях [5].
Под внебольничными понимают пневмонии, возникающие у ребенка в обычных домашних условиях, под нозокомиальными — пневмонии, развившиеся после 48 ч. пребывания ребенка в стационаре или в течение 48 ч. после выписки. К внутриутробным относят пневмонии, проявившиеся в первые 72 ч. жизни ребенка.
По характеру клинико-рентгенологической картины выделяют очаговую, очагово-сливную, сегментарную, долевую (крупозную) и интерстициальную пневмонии. Кроме того, по тяжести течения выделяют крайне тяжелые, тяжелые, средней тяжести и легкие пневмонии. Тяжесть клинического течения обуславливается наличием и степенью выраженности легочно-сердечной недостаточности и токсикоза, а также наличием осложнений. В свою очередь осложнения подразделяются на легочные -плеврит, легочная деструкция (абсцесс, буллы, пневмоторакс, пиопневмоторакс) и внелегоч-ные — септический шок, отит, менингит.
Кроме того, по тяжести течения выделяют крайне тяжелые, тяжелые, средней тяжести и легкие пневмонии. Тяжесть клинического течения обуславливается наличием и степенью выраженности легочно-сердечной недостаточности и токсикоза, а также наличием осложнений. В свою очередь осложнения подразделяются на легочные -плеврит, легочная деструкция (абсцесс, буллы, пневмоторакс, пиопневмоторакс) и внелегоч-ные — септический шок, отит, менингит.
При адекватном лечении большинство острых неосложненных пневмоний разрешается за 2-4 недели, осложненных — за 1-2 месяца. Затяжное течение диагностируется в случаях отсутствия положительной динамики — процесса в сроки от 1,5 до 6 месяцев.
У новорожденных преобладает внутриутробное (анте — и интранатальное) и нозокомиальное (в том числе связанное с ИВЛ) инфицирование. Внебольничные пневмонии наблюдаются у доношенных, в основном после 3-6 недель жизни, у недоношенных — после 1,5-3 месяцев [2, 3, 4, 6].
Внутриутробные пневмонии чаще вызываются стрептококками группы В (Streptococcus adalactiae) и грамотрицательными бактериями
— Escherichia coli, Klebsiella pneumoniae, реже -Staphylococcus aureus, Listeria monocytogenes. Возможны ассоциации с цитомегаловирусом, вирусом простого герпеса и грибами рода Candida. У недоношенных детей в редких случаях пневмония может быть вызвана Pneumocystis carini.
Внебольничные пневмонии у детей в возрасте от 1 до 6 месяцев жизни можно разделить на две группы в зависимости от клинических проявлений. Это типичные — фокальные (очаговые, сливные), развивающиеся на фоне высокой лихорадки, и атипичные — с преимущественно диффузными изменениями в легких, протекающие при невысокой или нормальной температуре тела [4, 6].
Наиболее частыми возбудителями являются вирусы (респираторно- синцитиальный, парагриппа и др. ), E. coli и другая грамотрица-тельная кишечная микрофлора, стафилококки. Еще реже внебольничные пневмонии вызываются Moraxella catarrhalis и Bordetella pertussis. Haemophilus influenzae в этом возрасте выделяют редко (около 10%).
), E. coli и другая грамотрица-тельная кишечная микрофлора, стафилококки. Еще реже внебольничные пневмонии вызываются Moraxella catarrhalis и Bordetella pertussis. Haemophilus influenzae в этом возрасте выделяют редко (около 10%).
Основным возбудителем атипичных пневмоний является Chlamydia trachomatis. Инфицирование C.trachomatis. происходит при родах. Первое проявление хламидийной инфекции — конъюнктивит в первый месяц жизни ребенка, а симптоматика пневмонии проявляется после 6-8 недель жизни.
В первом полугодии жизни пневмония может быть первым проявлением муковисци-доза и первичных иммунодефицитов. Значительный процент пневмоний связан с привыч-
ной аспирацией пищи (желудочно-пищеводный рефлюкс, дисфагия). В их этиологии основную роль играют грамотрицательные бактерии кишечной группы и неспорообразующие анаэробы.
У детей старше 6 месяцев основными возбудителями внебольничных пневмоний являются вирусы: респираторно-синцитиальный, парагриппа (тип 3 и 1), гриппа А и В и реже аденовирусы. Из бактериальных возбудителей у детей старше 6 месяцев преобладает Streptococcus pneumoniae, вызывая около половины всех внебольничных пневмоний. Реже встречаются пневмонии, вызванные
Из бактериальных возбудителей у детей старше 6 месяцев преобладает Streptococcus pneumoniae, вызывая около половины всех внебольничных пневмоний. Реже встречаются пневмонии, вызванные
— пневмонии, вызванные Chlamydia pneumoniae.
В этиологии госпитальных пневмоний играет роль как больничная микрофлора, обычно резистентная к антибиотикам, так и ауто -микрофлора пациента. Среди возбудителей чаще других встречаются E.coli, K. pneumoniae, Proteus spp., Enterobacter spp., Pseudomonas aeruqinosa, реже S.aureus. Нередко инфицирование происходит при выполнении лечебных и диагностических манипуляций (отсасывание мокроты, катетеризация, бронхоскопия, торако-центез). Характер микрофлоры зависит от профиля стационара и противоэпидемического режима.
Очаговые пневмонии (бронхопневмонии) чаще отмечаются у детей раннего возраста и в настоящее время составляют 30-40% от общего числа пневмоний [2, 3].
В подавляющем большинстве случаев очаговая пневмония развивается остро на фоне ОРВИ уже в первые дни или на 4-7 день от ее начала. Вирусная инфекция нарушает защитный механизм легкого, подавляет фагоцитоз, изменяет бактериальную флору, влияет на работу мерцательного эпителия и способствует возникновению воспалительных очагов. Тяжесть пневмоний, развившихся на фоне ОРВИ, определяется характером вирусной инфекции, бактериальной флорой, а также особенностями индивидуальной реактивности ребенка. Для очаговой пневмонии характерным является глубокий влажный кашель (признак поражения бронхов). Интоксикация чаще умеренная. Температура тела поднимается до 38оС, отмеча-
ется вялость или беспокойство, бледность кожных покровов, умеренный цианоз носогубного треугольника, учащение дыхания с втяже-нием межреберных промежутков и напряжением крыльев носа. Перкуссия грудной клетки выявляет наличие легочного звука, иногда с тимпаническим оттенком или с небольшим укорочением.
Большую помощь в диагностике очаговой пневмонии оказывает рентгенологическое обследование. На рентгенограммах при этом выявляются инфильтративные тени, не всегда гомогенные, в виде очагов различной величины. Процесс чаще односторонний, с поражением нижних отделов правого легкого.
В периферической крови при очаговой пневмонии может выявляться умеренная ги-похромная анемия, почти у половины больных детей отмечается лейкоцитоз. Наиболее часто высокий лейкоцитоз со сдвигом формулы влево (до миелоцитов и юных форм), токсическая зернистость нейтрофилов имеют место при очагово-сливной пневмонии. У ряда больных обнаруживается лейкопения со сдвигом формулы влево. В то же время нередко (у 1/3 больных) количество лейкоцитов сохраняется в пределах нормы, СОЭ увеличивается, но не у всех детей. При исследовании крови определяются гипопротеинемия (до 65г/л белка), диспротеи-немия, повышение уровней серомукоида, серореактивного протеина.
В то же время нередко (у 1/3 больных) количество лейкоцитов сохраняется в пределах нормы, СОЭ увеличивается, но не у всех детей. При исследовании крови определяются гипопротеинемия (до 65г/л белка), диспротеи-немия, повышение уровней серомукоида, серореактивного протеина.
Показатели КОС зависят от выраженности токсикоза, гипоксии, сроков заболевания. В первые дни от начала болезни КОС, как правило, характеризуется наличием ацидоза, чаще респираторного, реже метаболического. Метаболический и респираторный алкалоз развивается в более поздние сроки болезни [1, 3].
Характерны для детей раннего возраста и нарушения водно-электролитного обмена. Выраженность их зависит в значительной степени от периода заболевания, наличия осложнений и диспепсических расстройств. Гипока-
лиемия клинически выражается вялостью, мышечной гипотонией, гипорефлексией, резкой тахикардией (до 160-200 ударов в 1 минуту). Содержание натрия в сыворотке крови остается более стабильным и проявляется незначительной гипо- или гипернатриемией с колебаниями от 130 до 145 ммоль/л.
Содержание натрия в сыворотке крови остается более стабильным и проявляется незначительной гипо- или гипернатриемией с колебаниями от 130 до 145 ммоль/л.
У многих детей в первые дни заболевания на фоне токсикоза и лихорадки отмечается уменьшение диуреза. При исследовании мочи могут определяться альбуминурия, лейкоциту-рия, цилиндрурия.
Диагноз «сегментарная пневмония» означает не только количество пораженных сегментов и размеры воспалительного очага, но и указывает на первичность поражения паренхимы с последующей клинической картиной заболевания [3].
Сегментарные пневмонии развиваются остро, иногда бурно. Температура повышается до 39-40оС. Появляется выраженный токсикоз, иногда с признаками эксикоза. Обращают на себя внимание особенности кожных покровов (бледность с восковидным или сероватым оттенком, мраморный рисунок), сухой, болезненный, реже влажный кашель, кряхтящее или стонущее дыхание. Могут определяться вздутие в передних отделах грудной клетки, отставание в акте дыхания пораженного легкого. Важным диагностическим признаком сегментарной пневмонии является характерная перкуторная картина: укорочение звука над легкими, переходящее в тупость, — соответственно проекции пораженных воспалительным процессом сегментов легкого. Менее информативна для постановки диагноза аускультация легких: выслушивается ослабленное дыхание над пораженными участками легкого, иногда с бронхиальным или амфорическим оттенком. Влажные хрипы не характерны для этой формы пневмонии. Они могут выслушиваться в небольшом количестве, очень кратковременно или вообще не выслушиваться.
Могут определяться вздутие в передних отделах грудной клетки, отставание в акте дыхания пораженного легкого. Важным диагностическим признаком сегментарной пневмонии является характерная перкуторная картина: укорочение звука над легкими, переходящее в тупость, — соответственно проекции пораженных воспалительным процессом сегментов легкого. Менее информативна для постановки диагноза аускультация легких: выслушивается ослабленное дыхание над пораженными участками легкого, иногда с бронхиальным или амфорическим оттенком. Влажные хрипы не характерны для этой формы пневмонии. Они могут выслушиваться в небольшом количестве, очень кратковременно или вообще не выслушиваться.
Изменения гемограмм, биохимического состава крови, нарушения водно-электролитного обмена, КОС у детей с полисегментар-ной пневмонией, так же как и у больных с очаговой пневмонией, зависят от сроков заболевания, наличия осложнений, но в целом более выражены.
Решающую роль в диагностике сегментарной пневмонии играет рентгенологическое исследование, при котором обнаруживается интенсивное, иногда неравномерное затемнение в области одного, двух и более сегментов легкого или всей доли. Воспалительный инфильт-ративный процесс чаще локализуется в верхней доле правого легкого (I, II сегменты), в нижних долях правого и левого легкого (VIII, IX, X сегменты), в язычковых сегментах. Процесс обычно односторонний. Нередко сегмент находится в состоянии ателектаза.
Воспалительный инфильт-ративный процесс чаще локализуется в верхней доле правого легкого (I, II сегменты), в нижних долях правого и левого легкого (VIII, IX, X сегменты), в язычковых сегментах. Процесс обычно односторонний. Нередко сегмент находится в состоянии ателектаза.
Крупозная пневмония вызывается пневмококками: воспалительный процесс распространяется на значительные участки паренхимы и характеризуется циклическим течением с высокой лихорадкой и разрешением по типу кризиса. Рентгенологически отличить тень крупозной пневмонии от сегментарной бывает трудно, поэтому этот диагноз основывается на клинических данных. В последние годы крупозная пневмония диагностируется редко (1-3% от общего числа пневмоний), главным образом в случаях амбулаторного лечения без антибактериальных препаратов в связи с поздней диагностикой. Редкость крупозных пневмоний на первом году жизни объясняют отсутствием сенсибилизации у детей этого возраста к пневмококкам [2, 3, 6].
Интерстициальные пневмонии являются редкой формой и составляют меньше 1% всех пневмоний, по данным В.К. Таточенко.
Характерные рентгенологические их черты выделил Р. Ленк в 1946 г. [7].
1. Изменение легочного рисунка; веретенообразно исходящее из расширенного корня, состоящее из грубых или нежно очерченных полос, в основе которых лежит перибронхиаль-ная инфильтрация, возможно, и наполнение бронхов экссудатом.
2. Сетчатый легочной рисунок в зоне поражения с различной по величине ячеистостью. На фоне этих двух видов изменений при развитии очажков ателектазов появляется мелкая пятнистость.
3. Распространенные тяжистые, четко очерченные тени с признаками сужения бронхов (участки ателектаза).
У пневмоний, протекающих рентгенологически по интерстициальному типу, этиология бывает различной. Они вызываются вирусами,
Они вызываются вирусами,
пневмоцистами, микоплазмами, хламидиями, патогенными грибами, стрептококком [3, 4].
У детей раннего возраста интерстициальная пневмония начинается остро или на фоне катара верхних дыхательных путей: заболевание протекает тяжело, с симптомами нейротоксикоза и дыхательной недостаточности (резкая одышка с частотой дыхания до 80-100 в минуту, цианоз носогубного треугольника, бледность кожных покровов, при беспокойстве — генерализованный цианоз, напряжение крыльев носа, втяжение межреберий), лихорадки, в дальнейшем с присоединением частого навязчивого, мучительного коклюшеподобного кашля.
При перкуссии отмечаются тимпанит, при аускультации — жесткое дыхание, у некоторых больных нестойкие рассеянные сухие, реже влажные разнокалиберные хрипы.
Классическим примером интерстициальной пневмонии является пневмоцистная пневмония.
Клиническая картина пневмонии зависит не только от формы (очаговая, сегментарная и т.д.), но и от возбудителя [2, 3, 4, 6] (табл. 1).
Многообразие клинических проявлений отмечается и при вирусных поражениях бронхолегочной системы. Основные возбудители вирусных пневмоний — миксовирусы (гриппа, парагриппа, респираторно-синцитиальные), аденовирусы, энтеровирусы (ЕСНО и Коксаки). Присоединение бактериальной и микоплазмен-ной инфекции, а также ассоциации с другими вирусами значительно ухудшает тяжесть и прогноз при вирусной пневмонии. Как утверждает К.А.Сотникова (1974), об этиологии пневмонии можно в какой-то мере судить по ее клиническим проявлениям. Так, аденовирусная пневмония сочетается с выраженными катаральными явлениями со стороны носоглотки, конъюнктивы, ей сопутствует частый, влажный кашель, рано присоединяется одышка, цианоз, обструктивный синдром. Респираторно-синцитиальная инфекция вызывает явления бронхи-олита и тяжелой дыхательной и сосудистой недостаточности.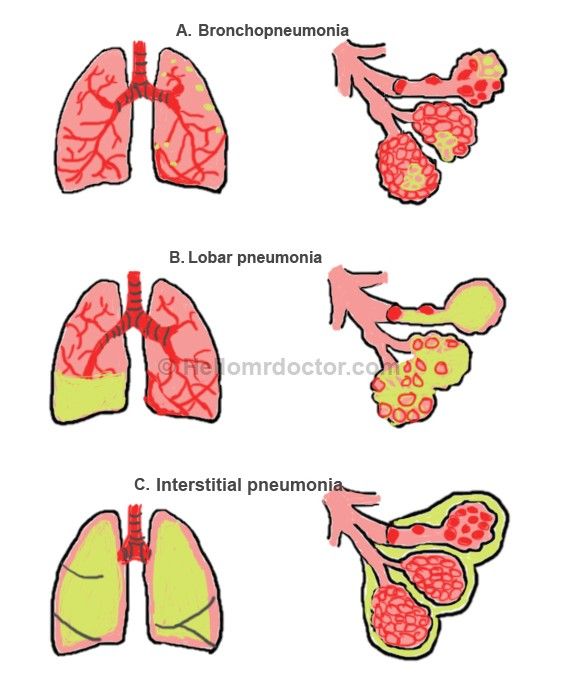 При этом отмечаются упорный, малопродуктивный кашель с обильной вязкой мокротой, умеренно выраженная интоксикация. Разрешение воспалительного процесса обычно наступает быстро, к 8-10 дню от начала заболевания.
При этом отмечаются упорный, малопродуктивный кашель с обильной вязкой мокротой, умеренно выраженная интоксикация. Разрешение воспалительного процесса обычно наступает быстро, к 8-10 дню от начала заболевания.
Таблица 1
Основные клинико-рентгенологические признаки острых пневмоний бактериальной этиологии
Этиология Клиническая картина Рентгенологическая картина
Стафилококковая пневмония Острое начало, высокая температура тела, быстро нарастающие тахипноэ, диспноэ, цианоз, вялость или возбуждение, метеоризм, анорексия, рвота, срыгивание, диарея. Часто возникают внелегочные осложнения (отит, пиелонефрит и др.) Массивные (крупнопятнистые) ин-фильтративные тени в пределах одного или нескольких сегментов доли или нескольких долей. Наличие воздушных полостей (булл), абсцессов, плеврита, пневмоторакса.
Стрептококковая пневмония Бурное начало, выраженная интоксикация, озноб. Физикальные данные отсутствуют (нет четких перкуторных изменений, хрипов мало) Выраженные интерстициальные изменения с множественными округлыми очагами в разных стадиях рассасывания.
Псевдомонадная пневмония Преобладание в клинике симптомов интоксикации, дыхательной недостаточности на фоне нормальной температуры тела. Мокрота слизисто-гнойная или гнойная, зеленоватого цвета. Болеют, как правило, дети, получавшие антибиотики, в условиях стационара. Двусторонние сливные очаговые тени малой интенсивности, разной величины, без четких границ, на фоне избыточного сосудисто-интерстициального рисунка. Быстрый прогресс с развитием пневмоторакса.
Клебсиеллезная пневмония Острое начало, интоксикационный синдром, дыхательные расстройства. Выбухающая междолевая граница при лобарном инфильтрате. Часто отмечаются пневмоторакс, эмпиема.
Часто отмечаются пневмоторакс, эмпиема.
Пневмония, вызванная кишечной палочкой, протеем Клиника напоминает пневмонию, вызванную псевдомонадами. Сливные тени средней плотности в виде «лучистости», без четких границ с мелкими полостями деструкции. Обычно процесс двусторонний.
Микоплазмен-ная пневмония Сопутствующие катаральные явления верхних дыхательных путей. Затяжное, волнообразное течение. Начало постепенное, навязчивый коклюшеподобный непродуктивный кашель, отсутствие тяжелой дыхательной недостаточности, физикаль-ные данные в легких скудные. Неоднородная инфильтративная тень с нечеткими контурами на фоне резко усиленного легочного рисунка, носящего пятнистый или ячеистый характер. Тяжистый, «мохнатый» вид инфильтратов.
Пневмоцистная пневмония Наиболее часто болеют дети в возрасте 720 недель, с нарушением клеточного иммунитета (преимущественно дети, находившиеся в отделении для недоношенных, в палатах интенсивной терапии, дети из закрытых коллективов, поступающие повторно в отделения респираторных инфекций). Начало постепенное, напоминает ОРВИ. Ведущие симптомы в следующем: одышка, цианоз, бледность кожных покровов, навязчивый коклюшеподобный кашель, вздутие грудной клетки. Рецидивирующий обструктивный синдром. Температура нормальная или субфебрильная. Грубый сетчатый рисунок, более выраженный в прикорневых зонах и в области верхней доли обоих легких. В дальнейшем участки локализованных вздутий, очаговые тени различной плотности, усиленный легочной рисунок — картина «ватного» легкого.
Парагриппозная пневмония сопровождается вовлечением в воспалительный процесс лимфоузлов прикорневой и парамедиастиналь-ной областей, образованием ателектазов. Характеризуется тяжелым течением, что обусловлено развитием нейротоксикоза и сердечно-сосудистых расстройств, часто парагриппозного
ларингита с явлениями крупа и бронхиолита (встречается примерно у трети больных). Для парагриппозной пневмонии характерно затяжное течение.
Гриппозная пневмония чаще встречается во время эпидемий гриппа. Начинается остро, без продромальных явлений. Характерны сим-
птомы интоксикации, повышение температуры тела до 39-40оС, нередко отмечаются судороги, рвота, расстройство желудочно-кишечного тракта, поражение сердечно-сосудистой системы (глухость тонов, тахикардия, аритмия), менингиальные знаки. Катаральные явления скудные. Гриппозные пневмонии чаще протекают как интерстициальные с явлениями эмфиземы или как мелкоочаговые.
Энтеровирусная пневмония вызывается вирусами ЕСНО и Коксаки. Течение отмечается тяжестью, обусловленной сопутствующей патологией (герпетическая ангина, миокардит, диарея, экзантема, лимфаденопатия, менинго-энцефалит). Физикальные и рентгенологические данные скудные.
Лечение пневмоний у детей раннего возраста осуществляется с учетом этиологического фактора, клинической формы и особенностей течения заболевания. Основные принципы лечения пневмоний сводятся к проведению мероприятий, направленных на борьбу с кислородной недостаточностью, инфекционным началом и токсикозом, на восстановление нарушенных функций различных систем и органов, предупреждение возможных осложнений, повышение сопротивляемости и улучшение
реактивности организма.
В условиях отсутствия широкого этиологического скрининга заболеваний органов дыхания знание особенностей клинико-морфологических форм острых пневмоний у детей раннего возраста приобретает решающее значение в плане прогноза заболевания и подборе стартовой антибактериальной терапии.
Литература
1. Г авалов С.М Острые пневмонии у детей. Новосибирск: изд-во Новосибирского университета, 1990.
2. Еренков В.А., Китикарь Ф.М. Пневмонии и пневмопатии у детей раннего возраста. Кишинев, 1980.
3. Пневмонии у детей. / Под ред. С.Ю Каганова и Ю.Е. Вельтищева. — М., 1995.
4. Покровский В.И., Прозоровский С.В., Малеев В.В. и др. Этиологическая диагностика и этиотропная терапия острых пневмоний. — М., 1995.
5. Самсыгина Г.А., Дудина Т. А., Чебышева М.В. и др. Госпитальные пневмонии у детей: этиология и клинико-морфологические особенности. -Педиатрия, 2001. — №1 — С. 5-8.
6. Таточенко В.К., Середа Е.В., Федоров А.М. и др. Антибактериальная терапия пневмоний у детей. Клиническая микробиология и антимикробная химиотерапия. — 2000. — №1 — С. 77-88.
7. Справочник семейного врача: Педиатрия / Под ред. Г.П. Матвейкова, С.И. Тена. — Мн: Беларусь, 1997.
Поступила 31.10.2003 г. Принята в печать 26.12.2003 г.
Микоплазма пневмония у детей
Микоплазма пневмония у детей.
В органах дыхания человека поддаются развитию 5 типов возбудителя микоплазма. Одной из опасных считается микоплазма пневмония у детей. Было зафиксировано около 20% эпизодов, когда микробы данного типа вызывали воспаление органов дыхания. Больше всего заражаются дети до 15-летнего возраста.
Болезнь переходит воздушно-капельным путем, причем особо опасны капли крупного размера. Чаще всего по развивающимся признакам болезни только врач с опытом способен выявить пневмонию, которая была вызвана микоплазмой. Болезнь легких на этапе развития напоминает вирусную инфекцию. Данный вид воспаления практически не имеет специфических симптомов. Время инкубации может составлять от 7 до 21 дня.
Характерные особенности болезни
Микоплазменная пневмония у детей относится к воспалению легких атипичной формы. Возбудителем заболевания является микоплазма пневмония. Развитие микоплазмома начинается с катаральных проявлений, потому нередко становится причиной неправильного диагностирования и несвоевременного посещения врача.
Болезнь чаще возникает за стенами больниц, за что и получила название внебольничная. Около 50% случаев заражения именно этой пневмонии. Зачастую недуг поражает детей и подростков. Чаще можно заразиться в детских учреждениях.
Бывают случаи, когда пневмония возникает сразу после рождения малыша. Это врожденная форма микоплазмоза. У новорожденного она развивается очень тяжело. Может возникнуть и генерализованная форма недуга, при которой поражаются внутренние органы.
Различают очаговую и долевую микоплазменную пневмонию. Для очаговой болезни характерно поражение незначительного участка легкого (несколько долек органа). Долевой пневмонии свойственно вовлечение в процесс поражения всей доли легкого. Чаще всего воспалительный процесс односторонний.
Особенность течения пневмонии заключается в частой хронизации процесса, по причине запоздалого лечения и генерализацией микоплазменной инфекции в раннем возрасте у детей. Это объясняется строением микроорганизма, напоминающего по структуре отдельные собственные клетки. Потому выработка защитных антител происходит поздно, с возможным поражением собственной ткани, вызывая аутоиммунные процессы у взрослых, детей.
Если не лечить заболевание, могут возникнуть серьезные последствия.
Категории рискаОпасность заболеть воспалением легких, которое вызвано микоплазмой, обусловлено защитной силой организма человека, возрастной категорией. Зачастую заражению пневмонией предрасположены дети. Исходя из различных групп детей по возрасту, можно наблюдать различную стадию предрасположенности заражению органов дыхания.
- У малышей до 3-х летнего возраста болезнь протекает достаточно легко, без проявлений признаков.
- Дети от 3-х лет имеют ярко выраженную клиническую картину.
- В школьном возрасте до 15-ти лет болезнь проявляется намного чаще.
Заражение происходит через воздух. Микоплазмы с потоком вдыхаемого воздуха попадают в верхние пути дыхания с прохождением далее в бронхи, легкие. Источник заражения – больной человек либо носитель, без проявления признаков.
Микоплазма размножается в альвеолах, что способствует формированию интернационального типа пневмонии, при которой возникает утолщение перегородок посередине альвеол. После перенесенной болезни у детей появляется иммунитет на 10 лет.
Факторы развития недуга следующие:
- иммунодефицит;
- хронические болезни в тяжелой форме;
- переохлаждение;
- плохое питание.
При проникновении микоплазмы в организм у ребенка возникают признаки следующих болезней:
- фарингит;
- ларингит;
- бронхиолит;
- синусит;
- ринит.
Проникая ниже в легкие, бронхи, болезнь способствует развитию бронхопневмонии.
Изначально пневмония у детей не проявляется специфическими признаками и зачастую схожа с признаками гриппа.
- Болит голова.
- Температура, озноб.
- Присутствует насморк.
- Болит горло.
- Сухой надрывной кашель, с возможным выделением у малыша мокроты в виде белого цвета пены.
В зависимости от течения пневмонии поднимается температура, кашель, выраженный и частый, бывает, проявляется одышка.
При первичном посещении специалиста при прослушивании органов дыхания, физикальные симптомы пневмонии могут не проявляться ярко. Изначально они вообще не проявляются. Основной признак – это влажные хрипы в органах дыхания, похожие на хрипы со свистом, как при астме.
При сопротивлении бронхов кашель может присутствовать у детей 2-3 недели. Признаки отравления могут выражаться слабо. Отличие микоплазменной пневмонии в том, что при ней часто присутствуют признаки, возникающие вне легкого.
- Высыпания на коже.
- Болит живот.
- Боль в мышцах и суставах.
- Покалывание.
Высыпания проявляются у детей в 12-15% случаев. Сыпь пятнисто-пупулезная, уртикарная.
Некоторые больные дети имеют смешанную этиологию. Это указывает на присоединение вторичной бактериальной инфекции. Тяжелое течение замечено у сливной пневмонии, когда мелкие очаги соединяются между собой и затрагивают несколько сегментов легкого либо целую долю.
У половины больных детей наблюдают увеличенную печень. Работа органа нарушается. Увеличение селезенки возникает в редких случаях. У дошкольников нередко увеличиваются лимфоузлы.
Как вылечить болезнь?Лечебный процесс у детей проводится после установления диагноза и исключения иных болезней органов дыхания.
Диагностика включает ряд исследований.
- Рентгенография грудной клетки.
- Компьютерная томография.
- Физикальное исследование.
- Исследование слизи, чтобы уточнить вид возбудителя.
- Осмотр зева, анализ мочи и крови.
На рентгеновском изображении при сегментарном воспалении органов дыхания видны очаговые инфильтраты в нижних сегментах нечетких контуров, также интерстициальные нарушения. При исследовании слизи микоплазмы не выявляют.
Лечение больных детей микоплазменной пневмонии направлено на прием антибактериальных средств.
- Тетрациклины – доксициклин.
- Макролиды – азитромицин, эритромицин.
Перед назначением этих препаратов врач опирается на возраст ребенка. Так, доксициклином лечить детей до 12 лет нельзя, так и старших по возрасту детей, у которых масса тела меньше 45 кг.
Для новорожденных детей, макролиды намного безопаснее фторхинолонов, тетрациклинов. Лечение заключается в нарушении процесса синтеза белка в клетке чувствительного микроорганизма.
Так как антибиотики пенициллиновой и цефалоспориновой группы малоэффективны, их не назначают детям.
Лечение детей не проходит без осуществления ряда рекомендаций:
- обильное питье;
- постельный режим;
- дезинтоксикация организма;
- физиопроцедуры;
- массаж.
Помимо данных процедур и приема антибиотиков, лечение проходит с приемом отхаркивающих лекарств, это сиропы, микстуры.
Если лечение правильное, отсутствуют осложнения, тогда выздоровление можно наблюдать спустя 2 недели от начала терапии соответствующими препаратами.
ОсложненияОчень часто дети сталкиваются с геморрагическими поражениями слизистой оболочки, кожи, высыпаниями и воспалением конъюнктивы. Часть представленных симптомов проходит самостоятельно к концу 2 недели заболевания.
При осложнениях кардиального характера возникает миокардит, перикардит. Встречаются такие болезни редко.
Также дети подвержены таким симптомам, как рвота, тошнота, понос. Они проявляются в 25% случаев микоплазменной пневмонии.
Бывают осложнения на суставы, которые выражаются возникновением артрита.
После перенесенного микоплазменного воспаления органов дыхания рекомендуют диспансерное наблюдение у врача — пульманолога на протяжении 1-2 месяцев.
назад
Внебольничная пневмония у детей / Новости / РДПЦ
Диагностика и терапия внебольничной пневмонии у детей являются актуальными вопросами педиатрии.
Остается достаточно высокой заболеваемость и смертность от этого заболевания. Серьезной проблемой является своевременная диагностика и адекватная терапия пневмонии в амбулаторных условиях, особенно у детей младшего возраста. За последние годы появились новые данные об этиологии пневмонии, определены варианты течения заболевания и разработаны оптимальные программы лечения.
Внебольничная пневмония (синонимы «домашняя», «амбулаторная») –острое инфекционное заболевание легких различной (преимущественно бактериальной) этиологии, развившееся вне больницы или в первые 48-72 часа госпитализации, сопровождаемое лихорадкой и симптомами поражения нижних дыхательных путей (одышка, кашель и физикальные данные), при наличии инфильтративных изменений на рентгенограмме.
ВП — острое инфекционное заболевание, поэтому определение «острая» перед диагнозом «пневмония» является излишним
Классификация
В соответствии с МКБ 10 и «Классификацией клинических форм бронхолегочных заболеваний у детей» выделяют следующие формы пневмонии по этиологии:
— бактериальная,
— вирусная,
— грибковая,
— паразитарная,
— хламидийная,
— микоплазменная,
— смешанная.
В Международной классификации болезней, травм и причин смерти 10-го пересмотра (МКБ-10, 1992г.) этим формам присвоены кодовые обозначения. Недостаточная информативность и значительная продолжительность микробиологических исследований, распространенная практика приема антибактериальных препаратов до обращения за медицинской помощью являются причиной отсутствия этиологического диагноза у 50%-70% пациентов. Ориентирование на клинические симптомы при этиологической диагностике малоинформативно, что делает невозможным широкое практическое использование этиологической классификации пневмонии в настоящее время.
Морфологические формы внебольничной пневмонии
По морфологическим формам выделяют: очаговую, очаговосливную, сегментарную, полисегментарную, лобарную и интерстициальную пневмонию.
Очаговая пневмония — один или несколько очагов пневмонической инфильтрации размером 1-2см.
Очагово-сливная (псевдолобарный инфильтрат) — неоднородная массивная пневмоническая инфильтрация, состоящая из нескольких очагов. Может осложняться деструктивными процессами и экссудативным плевритом.
Сегментарная – пневмония, границы который повторяют анатомические границы 1-го сегмента.
Полисегментарная – это пневмония, границы которой повторяют анатомические границы нескольких сегментов. Часто протекает с уменьшением размеров пораженного участка легкого (ателектатический компонент).
Лобарная (долевая) пневмония — воспалительный процесс охватывает долю легкого. Вариантом течения долевой пневмонии является крупозная пневмония.
Интерстициальная — наряду с негомогенными инфильтратами легочной паренхимы имеются выраженные, иногда преобладающие изменения в интерстиции легких. Редкая форма пневмонии, которая развивается у больных с иммунодефицитными состояниями (ИДС).
По течению выделяют ВП с острым течением (длительностью до 6 недель) или затяжным (длительностью более 6 недель). Хронический вариант течения пневмонии в настоящее время не рассматривается и не включен в «Классификацию клинических форм бронхолегочных заболеваний у детей»
По тяжести различают ВП средней тяжести и тяжелую. Тяжесть ВП определяется выраженностью клинических проявлений и наличием осложнений.
Осложнения — плевральные (плеврит), легочные (полостные образования, абсцесс), легочно-плевральные (пневмоторокс, пиопневмоторокс), инфекционно-токсический (бактериальный) шок.
Максимальная заболеваемость внебольничной пневмонии у детей наблюдается в возрасте 2-4 лет (3-7%) и у подростков в возрасте 15-18 лет (0,8-1,3%). В разные года среди заболевших ВП на долю детей первого года жизни приходится 1-3%, с 2 до 4 лет 35-40%. В течении года заболеваемость ВП минимальная в летние месяцы, повышается в октябре-декабре, достигает максимума в январе — апреле и снижается в мае — июне.
Патогенез
Пневмония является инфекционным заболеванием, связанным с проникновением микроорганизмов в респираторную систему. Возникающая при этом воспалительная реакция в паренхиме легких зависит от количества и вирулентности микроорганизмов, состояния защитных механизмов дыхательных путей и организма в целом .
Патогенные микроорганизмы могут попасть в легкие несколькими путями: аспирация секрета носоглотки, дыхания аэрозоля, содержащего микроорганизма из внелегочного очага инфекции.
Основной путь проникновения микроорганизма в легочную ткань –аэрогенный. Обычно это аспирация инфицированного секрета ротоглотки, реже – вдыхание аэрозоля, содержащего большое количество микроорганизмов. Лимфогенные и гематогенные пути инфицирования редки и не имеют практического значения.
Этиалогия ВП непосредственно связана с нормальной микрофлорой, колонизующей верхние отделы дыхательных путей. Вид микроорганизма вызвавшего заболевания, зависит от условий в которых произошло инфицирование, возраста ребенка, предшествующей антибактериальной терапии, наличие сопутствующих заболеваний. Таких как иммунодефицитное состояние или аспирационый синдром. Этиологическая структура ВП различается в зависимости от возраста больных. Так, у новорожденных в раннем неонатальном периоде (до седьмого дня жизни включительно) основными возбудителями являются E.coli, S.agalactiae, L.monocytogenes; в возрасте от 7 дней до 6 месяцев жизни – E.coli, S.agalactiae, L.monocytogenes, S.aureus, C.trachomatis и вирусы.
ВП у детей 6 месяцев -5 лет чаще всего вызывает S.pneumoniae , H.influenzae
Из вирусов в этом возрасте чаще всего выявляют респираторно синтициальный вирус, вирусы гриппа и парагриппа. Рино и аденовирусы, часто вместе с бактериальными возбудителями. При смешенной вирусно-бактериальной инфекции вирус, очевидно, выступает как фактор, способствующей инфицированию нижних дыхательных путей бактериальной флорой. К редким возбудителям ВП относятся: Haemophilus influenzae, Staphylococcus aureus и Klebsiella pneumonia. В очень редких случаях ВП может вызывать Pseudomonas aeruginosa (у больных муковисцинодозом). Существенная часть случаев ВП (8-40%) обусловлена смешанной вирусно бактериальной инфекцией. Вирусные респираторные инфекции, и прежде всего эпидемический грипп, безусловно, рассматриваются как ведущий фактор риска воспаления легких, являясь своеобразным проводником бактериальной инфекции.
Независимо от тяжести больных в этиологии ВП доминирует S.pneumoniae, однако по мере нарастания тяжести увеличивается удельный вес S. Aureus, L.pneumophilae, H.influenzae и энтеробактерий, а значение M. pneumophilae и C. Pneumophilae уменьшается.
Клиника и методы диагностика пневмонии
Для пневмонии характерна комбинация следующих клинических признаков: острое начало с лихорадкой, озноб, потеря аппетита, кашель, одышка при отсутствии брохообструктивного синдрома. Отсутствие лихорадки у ребенка старше 6 месяцев исключает пневмонию. Одышку оптимально оценивать по критериям. Физикальные симптомы пневмонии, такие как укорочение перкуторного звука, бронхиальное дыхание, брохофония и локальные м/п хрипы, выявляются у 40-80% больных.
Каждый клинический симптом, взятый в отдельности не может служить доказательством в пользу наличия или отсутствия у данного пациента пневмонии. Сочетание клинических симптомов оказывается более полезным в плане постановки диагноза. В диагностики пневмонии наибольшей предсказательной ценностью обладают тахипное, температура тела более 38 градусов, укорочение перкуторного звука, наличие бронхофонии, лейкоцитоз более 11,0х109г/л. У части пациентов клинические признаки пневмонии бывают выражены очень незначительно, и не специфичность начальных проявлений заболевания, превалирование общих симптомов интоксикации затрудняют диагностику ВП. Вероятно, это является одной из причин поздней диагностики пневмонии (спустя 3-5 дней) у 30-35% больных. Поэтому решающим методом для своевременной постановки диагноза пневмонии, безусловно, является обзорная рентгенография грудной клетки, которая позволяет выявить объем поражения и наличие осложнений.
Критерии диагноза внебольничной пневмонии
А.Достоверные
Выявление на рентгенограмме грудной клетки инфильтрации легочной ткани плюс наличие двух из нижеследующих критериев:
- Лихорадка выше 38 градусов течение 3-х и более суток;
- Кашель с мокротой;
- Физикальные симптомы пневмонии;
- Лейкоцитоз >10,0х109г/л, или п/я нейтрофилов > 10%
Б.Вероятные — наряду с лихорадкой и кашлем имеются локальные физикальные симптомы, но невозможно проведение рентгенограммы грудной клетки.
В.Исключают пневмонию: отсутствие рентгенологических и физикальных симптомов пневмонии.
Лечение ВП
Выборы АБП для этиотропной терапии основных возбудителей ВП проводится с учетом природной активности препаратов. Однако в каждой конкретной ситуации необходимо учитывать распространенность и характер резистентности возбудителей.
S.pneumoniae
Препаратами выбора лечения пневмококовой ВП являются В-лактамы-аминопенициллины (амоксициллин-внутрь, ампициллин — парентерально только у новорожденных), амоксициллин клавуланат и др, а также цефалоспорины 1-го и 2-го поколения (цефиксим, цефуроксим, цефотаксим, цефтриаксон)
H.influenzae
Препаратами выбора для лечения ВП, вызванной H.influenzae, являются аминопенициллины (амоксициллин – внутрь) и АБП – амоксицилин/ клавуланат, амоксицилин/сульбактам, цефалоспорины II-III поколения, карбапенемы.
- M. pneumoniae и C. Pneumoniae
Наибольшей природной активностью в отношении атипичных возбудителей обладают макролиды. Тетрациклины (доксицилин) и респираторные фторхинолоны имеют возрастные ограничения и могут использоваться лишь у подростков.
- S. Aureus— оксацилин, амосициллин/клаволанат, амокстциллин/сульбактам, цефалоспорины 1-го поколения, линкозамиды.
У больных с тяжелой пневмонией комбинированная АБТ т.е. одновременное применение двух антибактериальных препаратов, дает лучшие результаты, чем монотерапия. Оценка эффекта от назначенного антибактериального лечения проводится через 24-48т часов от начала терапии. Лечение пневмонии требует использования достаточных доз эффективного антибиотика в течении оптимального периода времени. В большинстве случаев продолжительность лечения колеблется в пределах от 7 до 14 дней.
Длительность АБТ определяют: сопутствующие заболевания и бактериемия, тяжесть и особенности течения заболевания. При пневмонии, вызванной S.pneumoniae оптимальная длительность терапии 7-10 дней. АБТ может быть завершена при стойкой нормализации температуры тела на протяжении 3-4 дней. В последние годы наблюдается тенденция к сокращению сроков использования АБП, даже при тяжелом варианте течения.
Пациенты, насыщение кислородом которых составляет меньше, чем 92% при вдыхании воздуха, должны лечиться кислородом, подаваемым интроназально или лицевой маской, чтобы поддержать насыщение кислородом выше 92%.
Постельный режим рекомендуют только на лихорадочный период.
Быстрая обратная динамика клинических симптомов позволяет переводить ребенка на общий режим. Обязательно проветривание помещений.
Антипиретики (парацетамол, ибупрофен) при пневмонии, используют ситуационно. Назначать их планово абсолютно противопоказано, т.к они создают иллюзию благополучия и затрудняют оценку эффективности антибактериального лечения.
Доказательств влияния физиотерапии на течение ВП в настоящее время не достаточно.
Муколитическая и отхаркивающая терапия (амброксол, амброгексал, амбробене).
Бронхоспазмолитическая терапия при наличии сопутствующего бронхообструктивного синдрома.
По показанием могут назначаться антигистаминные (2-го поколения) препараты, а также эубиотики.
Аппетит у детей с ВП восстанавливается быстро, после купирования общетоксического синдрома. Витамины не являются обязательным назначением.
Профилактика
В основе профилактики ВП лежит предупреждение первичных форм пневмококковой инфекции, а также иммунизация против гриппа и ОРЗ
В настоящее время вопросы вакцинации детей с заболеваниями органов дыхания занимает ведущее место в превентивной педиатрии.
Обоснованна необходимость обеспечения детей с заболеваниями респираторной системы своевременной безопасной вакцинацией в соответствии с календарем прививок.
В России для профилактики пневмококовой инфекции используют два вида вакцин: полисахаридные и коньюгированные с белком. Создающие защиту от наиболее распространенных и опасных серотипов пневмококка. Для вакцинации необходима всего одна доза полисахоридной вакцины, которая составляет 0,5 мл независимо от возраста. Длительность иммунитета после прививки составляет 3-5 лет
Внебольничная пневмония микоплазменной этиологии | ФГБУЗ ЦМСЧ № 31 ФМБА России
Микоплазменная пневмония – заболевание из группы атипичных пневмоний. В практике пульмонолога частота микоплазменных пневмоний составляет от 5 до 50% случаев внебольничных воспалений легких или около трети пневмоний небактериального происхождения.
Возбудителем является Mycoplasma pneumoniae — микроорганизм, обладающий способностью длительно существовать и паразитировать на стенках и мембранах клеток хозяина.
Защитные механизмы возбудителя обеспечивают устойчивость к некоторым антибиотикам.
Источником микоплазменных пневмоний является человек, больной микоплазмозом или здоровый носитель микробов. Заболевание передается воздушно-капельным путем.
Заболевание регистрируется в видеединичных случаев и эпидемических вспышек. Характерны сезонные колебания заболеваемости с пиком в осенне-зимний период. Микоплазменная пневмония наблюдается преимущественно у детей, подростков и молодых пациентов до 35 лет, намного реже – в среднем и зрелом возрасте.
Легочная инфекция чаще встречается в организованных коллективах с тесными контактами (в дошкольных, школьных и студенческих группах, у военнослужащих и др.), возможны семейные случаи инфекции.
Микоплазма провоцирует развитие бронхита и пневмонии у детей и взрослых. Из-за того, что симптомы болезни похожи на распространенные заболевания, выявить микоплазменную пневмонию лишь по внешним признакам невозможно. Поэтому требуются тщательная диагностика и сдача дополнительных анализов для подтверждения диагноза. В связи с тем, что течение такой пневмонии вялое и постепенное, в первую неделю болезни ее диагностика существенно затруднена. По одним клиническим симптомам такую пневмонию диагностировать крайне сложно. Помочь могут только данные о том, что в окружении имеются больные микоплазменной инфекцией. Но и в этом случае необходимо проведение рентгенографии и компьютерной томографии грудной клетки.
С момента попадания в организм человека M.pneumoniae до появления первых признаков заболевания проходит от 4 до 25 суток (инкубационный период).
Клинически респираторный микоплазмоз может протекать в виде назофарингита, трахеита, бронхита, атипичной пневмонии.
Для микоплазменной пневмонии характерно вялое течение со стертой клинической картиной. Течение микоплазменной пневмонии, как правило, легкое или среднетяжелое. После инкубационного периода наступает непродолжительный период (1-2 суток), в течение которого беспокоит сухость слизистых верхних дыхательных путей, першение в горле, сухой кашель, головная боль и незначительное недомогание, что часто встречается при различных респираторных инфекциях. Клиника собственно атипичной микоплазменной пневмонии характеризуется субфебрильной температурой, не поднимающейся выше 38°С, приступообразным непродуктивным кашлем, который беспокоит около 2-3 недель.
При микоплазмозе, протекающем в виде острого респираторного заболевания, возникают синуситы, отиты, а при пневмонической форме болезни – плеврит, тромбофлебит и крайне редко – полиневрит, перикардит, миокардит, отек легкого, гемолитическая анемия, тромбогеморрагический синдром.
Прогноз при всех формах микоплазмозов благоприятный. В большинстве случаев болезнь заканчивается полным выздоровлением. После заболевания образуется иммунитет, но он нестойкий.
Вакцины против возбудителя микоплазменной пневмонии на данный момент не существует. Профилактика микоплазменной пневмонии аналогична профилактике других сезонных респираторных заболеваний. Во время вспышек эпидемии рекомендуется избегать людных мест или пользоваться масками. Также следует избегать контактов с больными пневмонией и другими респираторными инфекциями, часто мыть руки, проветривать помещение.
Пневмония | Американская академия педиатрии
Цели
После завершения этой статьи читатели должны иметь возможность:
Обсудить основные возбудители детской пневмонии, включая обычные возрастные группы и клинические особенности.
Определите основные результаты, которые отличают детей с пневмонией от детей с другими инфекциями дыхательных путей.
Опишите схемы антибиотикотерапии, применяемые для лечения пневмонии у амбулаторных детей.
Опишите клинические обстоятельства, требующие рентгенографических и лабораторных исследований и рассмотрения вопроса о госпитализации.
Объяснить ведение больницы при пневмонии, абсцессе легкого и эмпиеме.
Определите профилактические меры для снижения риска пневмонии.
Введение
Пневмония (инфекция паренхимы легких) у детей часто встречается в повседневной практике, и в остальном здоровые дети обычно хорошо переносят амбулаторное лечение.Однако важно распознавать тех детей, которые подвержены риску или уже страдают тяжелой или сложной пневмонией, а также контролировать и лечить их. Пневмонию обычно можно диагностировать клинически, хотя рентгенограммы могут быть полезны для подтверждения клинических данных или выявления осложнений. Выбор антибиотиков важен, и лечащий врач должен учитывать распространенные микроорганизмы, возраст ребенка и наличие факторов риска для атипичных или устойчивых микроорганизмов.Иногда в более тяжелых или сложных случаях может потребоваться госпитализация для введения внутривенных (IV) антибиотиков, жидкостей, кислорода и других поддерживающих мер, а также для облегчения необходимых инвазивных процедур для диагностики и лечения осложнений. К счастью, соответствующая иммунизация и личная гигиена могут помочь предотвратить пневмонию.
Эпидемиология
По данным Всемирной организации здравоохранения, около 150 миллионов случаев пневмонии в мире ежегодно возникают у детей в возрасте до 5 лет, при этом до 20 миллионов случаев классифицируются как достаточно серьезные, чтобы потребовать госпитализации.В Северной Америке заболеваемость среди детей младше 5 лет оценивается в 35-40 случаев на 1000, со снижением до 7 на 1000 среди подростков…
Тяжелая пневмония у детей: причины, диагностика и лечение
РЕФЕРАТ: Вакцины существенно снизили заболеваемость педиатрическими пневмониями, вызываемыми Haemophilus influenzae типа b и некоторыми серотипами Streptococcus pneumoniae. Однако другие организмы идентифицируются все чаще, включая устойчивый к метициллину Staphylococcus aureus (MRSA) и серотипы S pneumoniae , на которые не распространяется пневмококковая вакцина.Хотя рентгенограммы грудной клетки по-прежнему являются основным компонентом оценки пневмонии, компьютерная томография все чаще используется для дифференциации выпота от эмпиемы и консолидации, а также для оценки локализации плевральной жидкости, абсцессов легких и некроза легких. -Лактамы, особенно цефалоспорины расширенного спектра, остаются важным краеугольным камнем лечения осложненной пневмонии. В регионах, где внебольничный MRSA вызывает беспокойство, следует рассмотреть эмпирический охват этого патогена у пациентов с тяжелой или некротической пневмонией.( J Respir Dis .2008; 29 (2): 85-92)
Пневмония часто встречается в детстве — заболеваемость составляет 40 на 1000 среди детей младше 5 лет с постепенным снижением до 7 на 1000 в ранние подростковые годы. 1 Обсуждение пневмонии у детей осложняется несколькими факторами, такими как совпадение клинических признаков и симптомов бронхиолита, различия в определениях, используемых в различных исследованиях, и отсутствие золотого стандартного диагностического теста.
Пневмония обычно определяется как наличие лихорадки или острых респираторных симптомов и свидетельство паренхиматозных инфильтратов на рентгенограмме грудной клетки. 2 Показатели тяжелой пневмонии у детей старше 1 года включают гипоксемию (сатурацию артериальной крови [SaO 2 ] 92% или ниже), температуру выше 38,5 ° C (101,3 ° F), частоту дыхания более 50 вдохов. в минуту, серьезное затруднение дыхания, расширение носа, хрипящее дыхание и признаки обезвоживания. 3
Критерии у младенцев аналогичны, за исключением частоты дыхания более 70 вдохов в минуту, от умеренного до сильного втягивания, прерывистого апноэ и плохого кормления.Эти данные, а также неспособность семьи пациента обеспечить адекватное наблюдение или наблюдение считаются показаниями для госпитализации. 3
В этой статье мы сосредоточимся на внебольничной пневмонии у ранее здоровых детей в возрасте не менее 4 месяцев и соответствующих критериям тяжелого заболевания.
ЭПИДЕМИОЛОГИЯ
Причины детской пневмонии сильно различаются в зависимости от возраста и эпидемиологических факторов риска (Таблица 1). 2,4,5 Причина пневмонии может быть установлена у 85% пациентов в условиях исследования при использовании нескольких методов диагностики. 6 Вирусные патогены являются особенно важными причинами бронхиолита или пневмонии у детей в возрасте от 4 месяцев до 5 лет. Важные вирусные патогены, которые часто выявляются, включают вирус гриппа, респираторно-синцитиальный вирус (RSV) и вирус парагриппа (особенно тип 3). Аденовирус иногда был связан с тяжелой пневмонией, включая недавние сообщения о тяжелой пневмонии, вторичной по отношению к инфекции аденовируса 14, у ранее здоровых взрослых и детей. 7-9
Неясно, действительно ли некоторые из идентифицированных вирусов, в частности риновирусы, обнаруженные методом полимеразной цепной реакции (ПЦР), вызывали инфекцию нижних дыхательных путей или могли предрасположить пациента к бактериальной инфекции. 6 Тем не менее, несомненно, что перенесенный ранее грипп предрасполагает детей к пневмококковой пневмонии; исследование случай-контроль продемонстрировало отношение шансов 12,4 для гриппоподобного заболевания, возникшего за 1–4 недели до госпитализации по поводу тяжелой пневмококковой пневмонии. 10 В нескольких недавних сообщениях также отмечается связь между гриппом и тяжелой пневмонией Staphylococcus aureus , особенно вызванной метициллинорезистентной S aureus (MRSA). 11,12
При активном поиске сопутствующие вирусные и бактериальные инфекции выявляются более чем у 30% пациентов. 6 При исследовании 254 госпитализированных детей наиболее часто выявляемым бактериальным патогеном был Streptococcus pneumoniae (в 37%), за которым следовали Haemophilus influenzae (у 9%, тип не указан) и Mycoplasma pneumoniae (в 7%). 6 Хотя более 50% случаев пневмонии можно отнести к Mycoplasma или Chlamydiophilia у детей старше 5 лет, более 90% этих детей лечатся амбулаторно. 13 До одной трети детей, инфицированных M pneumoniae , коинфицированы S. pneumoniae . 13
Хотя возбудители пневмонии различаются в разных возрастных группах, количество патогенов, связанных с излияниями или эмпиемой, ограничено. 5 В 1984 г. обзор 227 детей с выпотом или эмпиемой показал, что S aureus был возбудителем у 29%, S pneumoniae в 22% и H influenzae (в основном тип b) в 18%. . 5 Выпот и эмпиема чаще встречались зимой и весной, а пневматоцеле и пневмоторакс чаще встречались у детей с инфекцией S aureus . 5 Повышенный уровень смертности был связан с возрастом до 1 года и с инфекцией S aureus . 5
Внедрение вакцины H против гриппа типа b и пневмококковой конъюгированной вакцины явно повлияло на эпидемиологию детской пневмонии. Обзор 230 детей с пневмонией с 1993 по 2002 год показал, что H influenzae типа b почти исчезли как патоген среди детей в Соединенных Штатах. 14 В исследовании, проведенном в основном до внедрения детской пневмококковой конъюгированной вакцины, наиболее распространенные серотипы пневмококков, выявленные у пациентов с осложненной пневмонией, включали 1, 3, 6, 14 и 19. 15 После внедрения детской пневмококковой конъюгированной вакцины количество госпитализаций по поводу эмпиемы снизилось с 23 до 12,6 на 10 000 госпитализаций, а процент случаев пневмонии, вызванной S pneumoniae , снизился с 66% до 27%. 14 (Эта вакцина содержит 7 серотипов пневмококков-4, 6B, 9V, 14, 18C, 19F и 23F. Некоторые из них являются субсеротипами, ранее идентифицированными как частые причины осложненной пневмонии.
Streptococcus pyogenes является важным является причиной тяжелой пневмонии с высокой частотой плеврального выпота (от 86% до 91%), но редко выделяется после начала приема β-лактамных антибиотиков. 5 S aureus был особенно заметен у детей младше 1 года и стал наиболее частым изолятом, выявленным у всех детей к 2001–2002 гг. 14 Хотя региональные различия существуют, в одном недавнем исследовании из Техаса 78% Изоляты S aureus были устойчивы к метициллину. 14 Кроме того, все чаще описывается тяжелая внебольничная пневмония, вызванная MRSA (CAMRSA). 11,12
Cryptococcus видов; эндемичные грибы, такие как Histoplasma capsulatum, Blastomyces dermatitidis, и Coccidioides immitis ; и Mycobacterium tuberculosis являются важными причинами подострой или хронической пневмонии у пациентов с факторами риска (такими как проживание или поездки в районы, где эти патогены являются эндемичными).
ДИАГНОСТИКА
Хотя хрипы, обнаруженные при физикальном обследовании, указывают на вирусную причину, отсутствие анамнеза или результатов физикального обследования позволяет надежно дифференцировать вирусную и бактериальную пневмонию. 16 Признаки, более характерные для бактериальной инфекции, включают температуру 38,4 ° C (101,12 ° F) или выше в течение 72 часов после госпитализации и наличие плеврального выпота. 17
Следует выявить контакты с необычными патогенами (такими как M tuberculosis ) и провести диагностическое обследование, если существуют факторы риска (например, предыдущее проживание или поездка в район, где эти патогены являются эндемичными, и контактируют с людьми, которые бездомные или недавно находились в заключении).
Визуальные исследования
Хотя рандомизированное контролируемое исследование детей с пневмонией, проходящих амбулаторное лечение, не продемонстрировало, что использование рентгенографии грудной клетки было связано с улучшением результатов, 18 рентгенография грудной клетки полезна для подтверждения диагноза и выявления осложненной пневмонии (некротическая пневмония, абсцесс легкого, локализованная плевральная жидкость или эмпиема) у детей, нуждающихся в госпитализации. 15 Это также может быть полезно для исключения скрытой пневмонии и для поиска альтернативных объяснений имеющихся у пациента симптомов.Важно помнить, что рентгенологические изменения обычно отстают от клинического состояния пациента, особенно при уменьшении объема.
Долевые или альвеолярные инфильтраты, особенно при наличии большого выпота, классически связаны с бактериальной пневмонией, тогда как интерстициальные или перибронхиальные инфильтраты чаще связаны с вирусной пневмонией. Однако не всегда можно увидеть эти классические узоры.
На рентгенограммах грудной клетки плевральные выпоты появляются в зависимых областях (внизу на задних рентгенограммах, сзади на КТ грудной клетки).Рентгенограммы бокового пролежня могут помочь определить количество плевральной жидкости и ее текучесть; наличие свободно текущей плевральной жидкости предполагает выпот, тогда как сформировавшиеся эмпиемы локализуются и не перемещаются в зависимые области грудной клетки при изменении положения. Ультрасонография может помочь определить, течет ли плевральная жидкость свободно или локализована, а также может помочь при установке дренажной трубки.
Признаки, указывающие на некротическую пневмонию, включают кистозные изменения и пневматоцеле.На компьютерной томографии некротическое легкое может проявляться в виде участков с пониженной плотностью в областях консолидации. Напротив, абсцессы легких обычно выглядят как гладкостенные полые поражения, связанные с уровнем воздух-жидкость и прилегающей паренхиматозной консолидацией. 19 КТ все чаще используется для дифференциации выпота от эмпиемы и консолидации, оценки локализации плевральной жидкости, абсцессов или некроза легких и определения дренажа плевральной полости (рис. 1).
Рис. 1 — 3-летний мальчик поступил с нарастающим кашлем и утомляемостью после завершения курса пероральных антибиотиков по поводу пневмонии правой нижней доли.Рентгенограмма грудной клетки показала полное помутнение правого гемиторакса со смещением средостения влево. Компьютерная томография грудной клетки показала плотную консолидацию всего правого легкого, большой плевральный выпот и увеличение плевры, соответствующее эмпиеме. Видеоассистированная торакотомия выявила эмпиему и идентифицировал
Streptococcus pneumoniae
. Пациент ответил на дренаж и 3-недельный курс парентерального введения цефтриаксона.
Дополнительные тесты
Получение образцов откашливаемой мокроты редко бывает успешным у детей до подросткового возраста.Данные исследований взрослых показывают, что наличие более 25 лейкоцитов на поле высокого увеличения (HPF) и менее 10 эпителиальных клеток / HPF представляет собой хороший образец, и что более 10 грамположительных ланцетообразных диплококков / HPF коррелируют с пневмококковая пневмония. 20
При наличии соответствующих факторов риска может оказаться полезным кожный тест на очищенное производное белка или тестирование на Legionella, Histoplasma, и Blastomyces, мочевых антигенов.Серологические тесты редко бывают клинически полезными, за исключением поиска M. pneumoniae. Хотя посев крови нечасто дает положительный результат, они считаются полезными для пациентов, которым требуется госпитализация 4 ; результативность улучшается у пациентов с парапневмоническим выпотом или эмпиемой S pneumoniae или S aureus . 5
Вирусные патогены были идентифицированы с помощью парных серологий, вирусных культур и быстрого обнаружения вирусных антигенов (RSV и вирус гриппа).ПЦР значительно повысила чувствительность при обнаружении вирусных патогенов в условиях исследований. Ожидается, что в конечном итоге ПЦР в реальном времени будет регулярно использоваться для обнаружения большинства вирусных патогенов.
Важное предостережение заключается в том, что ПЦР обнаруживает нуклеиновую кислоту патогенных микроорганизмов только в месте сбора, которым обычно являются верхние дыхательные пути. Таким образом, нельзя достоверно определить, присутствует ли возбудитель также в нижних дыхательных путях. Поскольку бактериальные коинфекции являются обычным явлением, для интерпретации результатов ПЦР необходимо клиническое заключение.Хотя наблюдается нечасто, резко повышенный уровень прокальцитонина, С-реактивного белка или интерлейкина-6 свидетельствует о бактериальной пневмонии. 21
Тест на антиген в моче на S pneumoniae был одобрен для использования у взрослых с 1999 года. Тестирование у детей показало, что чувствительность неконцентрированного образца мочи колеблется от 87% до 100% у доказанных инвазивных пневмококков. заболевание, но специфичность намного ниже (от 57% до 81%) в результате пневмококковой колонизации верхних дыхательных путей, особенно у маленьких детей. 22-25
Торакоцентез, с установкой плевральной дренажной трубки или без нее, может обеспечить как диагностические, так и терапевтические преимущества. Посев плевральной жидкости, по-видимому, дает лучший диагностический результат, чем посев крови, и при использовании обоих методов патоген может быть идентифицирован примерно у 40% пациентов. 14 Культура может иметь важное значение для выявления непредвиденных патогенов, таких как CA-MRSA. 14 Когда достигается дренаж плевры, посевы часто не выявляют возбудителя, потому что антимикробная терапия обычно начинается до получения плевральной жидкости для посева.Прямой посев плевральной жидкости во флаконы с культурой крови может улучшить восстановление бактерий. Тестирование плевральной жидкости на бактериальные антигены также может быть полезным с использованием имеющихся в продаже анализов.
АНТИМИКРОБНАЯ ТЕРАПИЯ
На текущие стратегии лечения детской пневмонии повлияло развитие устойчивости к антибиотикам среди пневмококков и S aureus . Хотя уровни устойчивости к антибиотикам среди штаммов S pneumoniae неуклонно росли в течение 1990-х годов, они снизились во всех возрастных группах в начале 2000-х годов после внедрения детской гептавалентной пневмококковой конъюгированной вакцины. 26-29 Вероятно, вакцина предотвратила клональную передачу этих изолятов с лекарственной устойчивостью, а часто и с множественной лекарственной устойчивостью. S pneumoniae Устойчивость к нелактамным антимикробным препаратам часто встречается у изолятов, устойчивых к β-лактамам. 30
Серотипы, не охватываемые пневмококковой конъюгированной вакциной, особенно серотипы 11A, 15, 19A, 29 и 33, по-видимому, все чаще встречаются среди детей. 26,27,31,32 Повышение устойчивости к β-лактамам и клиндамицину было отмечено среди некоторых из этих серотипов, особенно 15, 19A и 29. 31
Показатели устойчивости пневмококков in vitro влияют на практику назначения препаратов при лечении пневмонии. Хотя некоторые эпидемиологические исследования выявили более высокие показатели смертности от пневмококков, устойчивых к пенициллину, 33 такие исследования не включали данные о лечении или тяжести заболевания. 34,35 Несмотря на устойчивость некоторых пневмококковых изолятов к пенициллину in vitro, клинические неудачи адекватно дозированных β-лактамных антибиотиков in vivo четко не продемонстрированы.
Многие авторы не отмечают различий в результатах лечения пневмонии у пациентов с изолятами, чувствительными к пенициллину, и устойчивыми к пенициллину. 35-37 Напротив, клинические неудачи и развитие бактериемии продемонстрировали устойчивость к макролидам in vitro. 38 Фторхинолоны также оказались неэффективными in vivo у пациентов, у которых была обнаружена резистентность in vitro, хотя данные доступны только для взрослых. 39
Поскольку S pneumoniae играет такую важную роль в педиатрической пневмонии, для большинства пациентов, нуждающихся в госпитализации, в качестве эмпирической терапии должен использоваться цефалоспорин с повышенной активностью против этого патогена (Таблица 2). 40,41 Пероральные -лактамы, даже с расширенной активностью против пенициллин-резистентных пневмококков, могут оказаться неэффективными у пациентов с недренированной эмпиемой или инфекцией, вызванной пневмококками со сниженной чувствительностью к пенициллину. Это может быть результатом неспособности достичь достаточного уровня лекарственного средства в месте инфекции при пероральном введении. Как правило, большинство β-лактамов, вводимых парентерально, при назначении в соответствующих дозировках должны быть эффективными против S pneumoniae с минимальной ингибирующей концентрацией 4 мкг / мл или ниже. 37
За последние 10 лет CA-MRSA стал обычным явлением во многих сообществах. CA-MRSA, который часто несет ген лейкоцидина Panton-Valentine, был связан с пневмонией, особенно с некротической пневмонией и эмпиемой (рис. 2). 14,42,43 В отличие от нозокомиального MRSA, CA-MRSA часто остается чувствительным к триметоприму / сульфаметоксазолу и клиндамицину. 44,45
Рисунок 2 — Шестимесячная девочка поступила с острым началом лихорадки и респираторной недостаточностью.Рентгенограмма грудной клетки показала почти полное помутнение левого гемиторакса. Компьютерная томография грудной клетки показала консолидацию левого легкого с низкой плотностью внутри легкого, соответствующую некрозу, и большой локализованный плевральный выпот. Было проведено дренирование эмпиемы, и метициллин-резистентный
Staphylococcus aureus
был идентифицирован как возбудитель.
Устойчивость к клиндамицину может возникать у некоторых изолятов CA-MRSA, в которых индуцибельный фермент модифицирует сайт связывания рибосомного лекарственного средства.Изоляты CA-MRSA, устойчивые к эритромицину и чувствительные к клиндамицину, должны быть проверены на присутствие этого фермента с использованием «D-теста» или теста двойной диффузии. 45 Если существует индуцируемая резистентность, следует избегать применения клиндамицина у пациентов с тяжелыми инфекциями. 45
Если CA-MRSA часто встречается в определенной географической области, следует рассмотреть возможность эмпирического охвата его у пациентов с тяжелой или некротической пневмонией. Некоторые авторы предлагают эмпирическую терапию MRSA у пациентов с эмпиемой или плевральным выпотом в сообществах, в которых более 10% внебольничных изолятов S aureus устойчивы к метициллину. 14
ДРУГИЕ ВОПРОСЫ УПРАВЛЕНИЯ
Лечение неосложненной пневмонии у пациента, которому требуется госпитализация, обычно включает стабилизацию состояния пациента и оказание поддерживающей помощи (например, гидратацию и кислород) при одновременном введении соответствующих парентеральных антибиотиков в адекватных дозировках (таблица 2) . Пациенты с неосложненной пневмонией обычно готовы к выписке, когда респираторный дистресс разрешился, и они могут ходить (если они передвигались до начала болезни), поддерживать адекватный уровень SaO 2 без дополнительного кислорода и принимать пероральные антибиотики без рвоты.Если патоген выявлен, антимикробную терапию следует сузить, чтобы охватить его.
В недавних исследованиях от 40% до 50% детей с пневмококковой пневмонией соответствовали критериям осложненной пневмонии. 15,46 Было обнаружено, что пневмококковый серотип 1 чаще связан с осложненным заболеванием. 15,47 У пациентов с осложненной пневмонией чаще наблюдается респираторный дистресс. 46 Кроме того, осложненные пневмококковые пневмонии связаны с более сильным падением уровня гемоглобина с момента поступления, более длительным временем до отсрочки (9.2 дня против 2,3 дня) и более длительная госпитализация (13,2 дня против 5,3 дня). 46
Лечение осложненных пневмоний является более сложной задачей. Следует ожидать, что рентгенологическое и клиническое прогрессирование может не произойти в течение первых 24-48 часов после начала терапии. Часто наблюдается стойкая лихорадка, особенно при осложненной пневмонии. 4 У большинства детей с осложненной пневмонией результаты рентгенологического исследования грудной клетки через 1 год наблюдения будут почти нормальными или близкими к норме.
Хотя более ранняя литература предполагает, что 40% детей с осложненными пневмококковыми пневмониями подвергаются декортикации, 15 многие центры сейчас все больше полагаются на интервенционную радиологию для выполнения торакоцентеза или установки плевральной дренажной трубки. Использование декортикации сильно зависит от места расположения, хотя одно исследование предполагает, что использование хирургической обработки торакальной хирургии с помощью видео в течение 48 часов после поступления в стационар у детей с эмпиемой связано с более короткой продолжительностью госпитализации (11.5 дней против 15,2 дня). 14 Это предполагает, что дренаж выпота во время экссудативной фазы, когда жидкость течет свободно, может быть более эффективным, чем дренаж позже, во время фиброзно-гнойной фазы или фазы формирования, когда жидкость расслоилась или образовалась корка. 4
В крупнейшем исследовании взрослых с плевральной дренажной трубкой рутинное введение стрептокиназы не было связано с улучшением результатов и было связано с более серьезными побочными эффектами. 48 Обобщаемость этих результатов поставлена под сомнение. 49 Одно обсервационное педиатрическое исследование показало, что раннее введение тканевого активатора плазминогена помогло сократить продолжительность установки плевральной дренажной трубки. 50 В клинической практике введение фибринолитического агента может быть полезным, особенно у детей с небольшими грудными трубками, дренаж которых может быть нарушен из-за сгустков внутри катетера.
Важное значение имеет агрессивное обезболивание у пациентов с трубкой грудной клетки.Назначение НПВП, такого как кеторолака трометамин, по расписанию и / или обезболивание, контролируемое пациентом на основе опиатов, может быть очень эффективным для притупления боли. Часто используются методы улучшения легочной функции и предотвращения или улучшения ателектазов, такие как стимулирующая спирометрия и перкуссия грудной клетки, но без доказанной пользы.
Продолжительность лечения зависит от тяжести пневмонии и тщательно не изучалась в клинических испытаниях. При большинстве неосложненных пневмоний достаточно от 10 до 14 дней, 4 , хотя недавние данные, полученные от взрослых, предполагают, что с некоторыми лекарствами может быть возможна более короткая продолжительность терапии. 51 От 3 до 4 недель терапии было рекомендовано для S aureus и смешанных бактериальных эмпием; более короткие курсы могут быть возможны для H influenzae и S. pneumoniae. 5
Периферически введенный центральный венозный катетер часто облегчает внутривенное введение антибиотиков в домашних условиях. Общая продолжительность терапии часто составляет приблизительно 2 недели после того, как у пациента становится лихорадка; однако длительное лечение часто требуется пациентам с абсцессами легких.
Уровень детской смертности от пневмококковой пневмонии низкий. В 3 крупных исследованиях уровень смертности варьировался от 2,3% до 2,7%, при этом смерть напрямую связана с пневмококковой пневмонией менее чем в 1%. 15,33,34 Уровень смертности среди детей младше 2 лет составил 3,5%, но снизился до 1,7% среди детей в возрасте от 2 до 17 лет. 33
Ссылки:
ССЫЛКИ
1.
Мерфи Т.Ф., Хендерсон Ф.В., Клайд В.А. младший и др.Пневмония: одиннадцатилетнее исследование педиатрической практики.
Am J Epidemiol.
1981; 113: 12-21.
2.
МакИнтош К. Внебольничная пневмония у детей.
N Engl J Med.
2002; 346: 429-437.
3.
Комитет по стандартам медицинского обслуживания Британского торакального общества. Рекомендации Британского торакального общества по ведению внебольничной пневмонии в детстве.
Грудь.
2002; 57 (приложение 1): i1-i24.
4.
Сандора Т.Дж., Харпер МБ. Пневмония у госпитализированных детей.
Pediatr Clin North Am.
2005; 52: 1059-1081.
5.
Freij BJ, Kusmiesz H, Nelson JD, Mc-Cracken GH Jr. Парапневмонические выпоты и эмпиема у госпитализированных детей: ретроспективный обзор 227 случаев.
Pediatr Infect Dis.
1984; 3: 578-591.
6.
Ювен Т., Мертсола Дж., Варис М. и др. Этиология внебольничной пневмонии у 254 госпитализированных детей.
Pediatr Infect Dis J.
2000; 19: 293-298.
7.
Льюис П., Шмидт М., Томас А. и др. Аденовирус 14: новая причина тяжелой внебольничной пневмонии. Ежегодное собрание ISDA; 2007; Сан Диего. Реферат ЛБ-5.
8.
Тейт Дж., Виддоусон М., Андерсон Л. и др. Инфекция аденовирусом 14 среди военнослужащих базовой подготовки. Ежегодное собрание IDSA; 2007; Сан Диего. Реферат ЛБ-14.
9.
Центры по контролю и профилактике заболеваний (CDC). Острое респираторное заболевание, связанное с четырьмя состояниями аденовируса серотипа 14, 2006-2007 гг.
MMWR.
2007; 56: 1181-1184.
10.
О’Брайен К.Л., Уолтерс М.И., Селлман Дж. И др.Тяжелая пневмококковая пневмония у ранее здоровых детей: роль предшествующей гриппозной инфекции.
Clin Infect Dis.
2000; 30: 784-789.
11.
Центры по контролю и профилактике заболеваний (CDC). Тяжелая метициллин-резистентная форма
Staphylococcus aureus
внебольничная пневмония, связанная с гриппом — Луизиана и Джорджия, декабрь 2006 г. — январь 2007 г.
MMWR.
2007; 56: 325-329.
12.
Hageman JC, Uyeki TM, Francis JS, et al. Тяжелая внебольничная пневмония, вызванная
Staphylococcus aureus,
сезон гриппа 2003-04 гг.
Emerg Infect Dis.
2006; 12: 894-899.
13.
Korppi M, Heiskanen-Kosma T, Kleemola M. Заболеваемость внебольничной пневмонией у детей, вызванной
Mycoplasma pneumoniae
: серологические результаты проспективного популяционного исследования первичной медико-санитарной помощи забота.
Респирология.
2004; 9: 109-114.
14.
Schultz KD, Fan LL, Pinsky J, et al. Меняющееся лицо эмпием плевры у детей: эпидемиология и лечение.
Педиатрия.
2004; 113: 1735-1740.
15.
Tan TQ, Mason EO Jr, Wald ER и др. Клиническая характеристика детей с осложненной пневмонией, вызванной
Streptococcus pneumoniae.Педиатрия.
2002; 110 (1, п.1): 1-6.
16.
Тернер Р.Б., Ланде А.Е., Чейз П. и др. Пневмония в педиатрических амбулаторных условиях: причины и клинические проявления.
J Pediatr.
1987; 111: 194-200.
17.
Michelow IC, Olsen K, Lozano J, et al. Эпидемиология и клиническая характеристика внебольничной пневмонии у госпитализированных детей.
Педиатрия.
2004; 113: 701-707.
18.
Swingler GH, Hussey GD, Zwarenstein M. Рандомизированное контролируемое исследование клинических исходов после рентгенографии грудной клетки при амбулаторной острой инфекции нижних дыхательных путей у детей.
Ланцет.
1998; 351: 404-408.
19.
Tarver RD, Teague SD, Heitkamp DE, Conces DJ Jr. Радиология внебольничной пневмонии.
Radiol Clin North Am.
2005; 43: 497-512, viii.
20.
Рейн М.Ф., Гвалтни Дж. М. мл., О’Брайен В. М. и др. Точность окраски по Граму при идентификации пневмококков в мокроте.
JAMA.
1978; 239: 2671-2673.
21.
Тойкка П., Ирьяла К., Джувен Т. и др. Прокальцитонин в сыворотке крови, С-реактивный белок и интерлейкин-6 для различения бактериальной и вирусной пневмонии у детей.
Pediatr Infect Dis J.
2000; 19: 598-602.
22.
Доуэлл С.Ф., Гарман Р.Л., Лю Дж. И др. Оценка Binax NOW, теста для обнаружения пневмококкового антигена в образцах мочи, проводимого среди педиатрических пациентов.
Clin Infect Dis.
2001; 32: 824-825.
23.
Esposito S, Bosis S, Colombo R и др. Оценка экспресс-теста для обнаружения
Streptococcus pneumoniae
мочевого антигена у младенцев и детей раннего возраста с возможным инвазивным пневмококковым заболеванием.
Pediatr Infect Dis J.
2004; 23: 365-367.
24.
Домингес Дж., Бланко С., Родриго С. и др. Полезность определения антигена в моче с помощью иммунохроматографического теста для диагностики пневмококковой пневмонии у детей.
J Clin Microbiol.
2003; 41: 2161-2163.
25.
Чаркалюк М.Л., Калач Н., Мвого Н. и др. Оценка быстрого обнаружения антигена в моче с помощью иммунохроматографического теста для диагностики пневмококковой инфекции у детей.
Диагностика микробиологических инфекций.
2006; 55: 89-94.
26.
Kyaw MH, Lynfield R, Schaffner W, et al. Влияние введения пневмококковой конъюгированной вакцины на лекарственно-устойчивый
Streptococcus pneumoniae. N Engl J Med.
2006; 354: 1455-1463.
27.
Каплан С.Л., Мейсон Е.О. младший, Уолд Е.Р. и др. Снижение инвазивных пневмококковых инфекций у детей среди 8 детских больниц США после внедрения 7-валентной пневмококковой конъюгированной вакцины.
Педиатрия.
2004; 113 (3, п.1): 443-449.
28.
Whitney CG, Farley MM, Hadler J, et al. Снижение инвазивного пневмококкового заболевания после введения конъюгированной протеин-полисахаридной вакцины.
N Engl J Med.
2003; 348: 1737-1746.
29.
Stephens DS, Zughaier SM, Whitney CG, et al. Распространенность устойчивости к макролидам у
Streptococcus pneumoniae
после введения пневмококковой конъюгированной вакцины: популяционная оценка.Ланцет. 2005; 365: 855-863.
30.
Whitney CG, Farley MM, Hadler J, et al. Растущая распространенность полирезистентных
Streptococcus pneumoniae
в США. N Engl J Med. 2000; 343: 1917-1924.
31.
> Хуанг С.С., Платт Р., Рифас-Шиман С.Л. и др. Пост-PCV7 изменения в колонизирующих серотипах пневмококков в 16 общинах Массачусетса, 2001 и 2004 гг.
Педиатрия.
2005; 116: e408-e413.
32.
Hanage WP, Huang SS, Lipsitch M, et al. Разнообразие и устойчивость к антибиотикам среди невакцинных серотипов
Streptococcus pneumoniae
изолятов носительства в эпоху постгептавалентной конъюгированной вакцины.
J Infect Dis.
2007; 195: 347-352.
33.
Feikin DR, Schuchat A, Kolczak M, et al. Смертность от инвазивной пневмококковой пневмонии в эпоху устойчивости к антибиотикам, 1995–1997 гг.
Am J Public Health.
2000; 90: 223-229.
34.
Ю В.Л., Баддур Л.М. Заражение лекарственно-устойчивым
Streptococcus pneumoniae
не связано с повышением смертности.
Clin Infect Dis.
2004; 39: 1086-1087.
35.
Chiou CC. Остаётся ли пенициллин препаратом выбора при пневмококковой пневмонии в связи с появлением резистентности in vitro?
Clin Infect Dis.
2006; 42: 234-237.
36.
Tan TQ, Mason EO Jr, Barson WJ, et al. Клинические характеристики и исходы у детей с пневмонией, обусловленной чувствительностью к пенициллину и нечувствительностью к пенициллину
Streptococcus pneumoniae. Педиатрия.
1998; 102: 1369-1375.
37.
Peterson LR. Пенициллины для лечения пневмококковой пневмонии: действительно ли имеет значение устойчивость in vitro?
Clin Infect Dis.
2006; 42: 224-233.
38.
Rzeszutek M, Wierzbowski A, Hoban DJ, et al. Обзор клинических неудач, связанных с устойчивостью к макролидам
Streptococcus pneumoniae. Int J Antimicrob Agents.
2004; 24: 95-104.
39.
Низкий DE. Резистентность пневмококков к хинолонам: терапевтическое и диагностическое значение.
Clin Infect Dis.
2004; 38 (дополнение 4): S357-S362.
40.
Chien S, Wells TG, Blumer JL, et al. Фармакокинетика левофлоксацина у детей.
J Clin Pharmacol.
2005; 45: 153-160.
41.
Каплан С.Л., Паттерсон Л., Эдвардс К.М. и др. Линезолид для лечения внебольничной пневмонии у госпитализированных детей. Линезолид, Группа изучения детской пневмонии. Pediatr Infect Dis J. 2001; 20: 488-494.
42.
Tseng MH, Wei BH, Lin WJ, et al. Смертельный сепсис и некротическая пневмония у ребенка, вызванная внебольничной устойчивостью к метициллину
Staphylococcus aureus
: отчет о клиническом случае и обзор литературы.
Scand J Infect Dis.
2005; 37: 504-507.
43.
Gillet Y, Issartel B, Vanhems P, et al. Связь между
Staphylococcus aureus
штаммов, несущих ген лейкоцидина Пантона-Валентайна, и высоколетальной некротизирующей пневмонией у молодых иммунокомпетентных пациентов.
Ланцет.
2002; 359: 753-759.
44.
Herold BC, Immergluck LC, Maranan MC, et al. Внебольничный метициллин-устойчивый
Staphylococcus aureus
у детей без установленного предрасполагающего риска.
JAMA.
1998; 279: 593-598.
45.
Lewis JS 2nd, Jorgensen JH. Индуцируемая устойчивость стафилококков к клиндамицину: следует ли беспокоиться клиницистам и микробиологам?
Clin Infect Dis.
2005; 40: 280-285.
46.
Wexler ID, Knoll S, Picard E, et al. Клиническая характеристика и исходы осложненной пневмококковой пневмонии в педиатрической популяции.
Pediatr Pulmonol.
2006; 41: 726-734.
47.
Byington CL, Spencer LY, Johnson TA и др. Эпидемиологическое исследование устойчивого высокого уровня детской парапневмонической эмпиемы: факторы риска и микробиологические ассоциации.
Clin Infect Dis.
2002; 34: 434-440.
48.
Maskell NA, Davies CW, Nunn AJ, et al. Управляемое в Великобритании исследование интраплевральной стрептокиназы при плевральной инфекции.
N Engl J Med.
2005; 352: 865-874.
49.
Heffner JE. Многоцентровые испытания лечения эмпиемы — спустя столько лет.
N Engl J Med.
2005; 352: 926-928.
50.
Weinstein M, Restrepo R, Chait PG, et al. Эффективность и безопасность тканевого активатора плазминогена при лечении осложненных парапневмонических выпотов.
Педиатрия.
2004; 113 (3, п.1): e182-185.
51.
Mandell LA, Wunderink RG, Anzueto A, et al. Общество инфекционных болезней Америки / Консенсусное руководство Американского торакального общества по ведению внебольничной пневмонии у взрослых.
Clin Infect Dis.
2007; 44 (приложение 2): S27- S72.Â
Лучевая диагностика пневмонии у детей | Пневмония
Рудан И., Боски-Пинто К., Билоглав З., Малхолланд К., Кэмпбелл Х. Эпидемиология и этиология детской пневмонии. Bull World Health Organ 2008; 86 (5): 408–16. PMID: 18545744 https://doi.org/www.dx.doi.org/10.2471/BLT.07.048769
PubMed PubMed Central Статья Google ученый
Walker CL, Rudan I, Liu L, Nair H, Theodoratou E, Bhutta ZA et al. Глобальное бремя детской пневмонии и диареи. Ланцет 2013; 381 (9875): 1405–16. PMID: 23582727 https://doi.org/www.dx.doi.org/10.1016/S0140-6736(13)60222-6
Статья Google ученый
King PT, Holdsworth SR, Freezer NJ, Villanueva E, Holmes PW. Характеристика начала и клинических проявлений бронхоэктазов у взрослых. Респир Мед 2006; 100 (12): 2183–9.PMID: 16650970 https://doi.org/www.dx.doi.org/10.1016/j.rmed.2006.03.012
PubMed Статья PubMed Central Google ученый
Берти Э., Галли Л., де Мартино М., Чиаппини Э. Международные рекомендации по борьбе с внебольничной пневмонией показывают серьезные расхождения между развитыми и развивающимися странами. Acta Paediatr Suppl 2013; 102 (465): 4–16. PMID: 24330268 https://doi.org/www.dx.doi.org/10.1111/apa.12501
Статья Google ученый
Брайс Дж., Виктора К.Г., Хабихт Дж. П., Блэк Р. Э., Шерпбьер Р. У., Советники М. И.; Технические консультанты MCE-IMCI. Программные пути к выживанию детей: результаты многострановой оценки интегрированного ведения детских болезней. План политики в области здравоохранения на 2005 г .; 20 Дополнение 1: i5–17. PMID: 16306070 https://doi.org/www.dx.doi.org/10.1093/heapol/czi055
PubMed Статья PubMed Central Google ученый
Чоудхури Е.К., Эль-Арифин С., Рахман М., Хоке Д.Е., Хоссейн М.А., Бегум К. и др.Помощь в учреждениях первого уровня для детей с тяжелой пневмонией в Бангладеш: когортное исследование. Ланцет 2008; 372 (9641): 822–30. PMID: 18715634 https://doi.org/www.dx.doi.org/10.1016/S0140-6736(08)61166-6
PubMed Статья PubMed Central Google ученый
Sarganas G, Scherpbier R, Gericke CA. Ограничения, синергизм и возможности для расширения масштабов грудного вскармливания, антибиотиков при пневмонии и вмешательств ИВБДВ в регионе Куско, Перу.F1000 Res 2012; 1:60. PMID: 24358831 https://doi.org/www.dx.doi.org/10.12688/f1000research.1-60.v1
Статья Google ученый
Сенн Н., Рарау П., Салиб М., Манонг Д., Сиба П., Роджерсон С. и др. Использование антибиотиков в соответствии с рекомендациями IMCI в амбулаторных условиях у детей Папуа — Новой Гвинеи: обсервационное исследование и исследование эффективности. PLoS ONE 2014; 9 (3): e
. PMID: 24626194 https://doi.org/www.dx.doi.org/10.1371/journal.pone.00
PubMed PubMed Central Статья CAS Google ученый
Изаднегахдар Р., Коэн А.Л., Клугман К.П., Кази С.А. Детская пневмония в развивающихся странах. Ланцет. Респир Мед 2013; 1 (7): 574–84. https://doi.org/www.dx. DOI: 10.1016 / S2213-2600 (13) 70075-4
PubMed Статья PubMed Central Google ученый
Zar HJ. Пневмония у ВИЧ-инфицированных и ВИЧ-неинфицированных детей в развивающихся странах: эпидемиология, клинические особенности и лечение.Curr Opin Pulm Med 2004; 10 (3): 176–82. PMID: 15071368 https://doi.org/www.dx.doi.org/10.1097/00063198-200405000-00006
PubMed Статья PubMed Central Google ученый
Чанг А.Б., Оои М.Х., Перера Д., Гримвуд К. Улучшение диагностики, лечения и исходов у детей с пневмонией: где есть пробелы? Фронт Педиатр 2013; 1:29. https://doi.org/www.dx.doi.org/10.3389/fped.2013.00029
PubMed PubMed Central Google ученый
Линч Т., Биали Л., Келлнер Дж. Д., Осмонд М. Х., Классен Т. П., Дурек Т. и др. Систематический обзор диагностики детской бактериальной пневмонии: когда золото — это бронза. PLoS ONE 2010; 5 (8): e11989. PMID: 20700510 https://doi.org/www.dx.doi.org/10.1371/journal.pone.0011989
PubMed PubMed Central Статья CAS Google ученый
Всемирная организация здравоохранения. Справочник IMCI: Комплексное ведение детских болезней.Женева: Всемирная организация здравоохранения; 2005.
Google ученый
Mulholland EK, Simoes EA, Costales MO, McGrath EJ, Manalac EM, Gove S. Стандартизированная диагностика пневмонии в развивающихся странах. Pediatr Infect Dis J, 1992; 11 (2): 77–81. PMID: 1741202 https://doi.org/www.dx.doi.org/10.1097/00006454-19
CAS PubMed Статья PubMed Central Google ученый
Хазир Т., Кази С., Нисар Ю. Б., Ансари С., Макбул С., Рандхава С. и др. Оценка и ведение детей в возрасте от 1 до 59 месяцев с хрипами, учащенным дыханием и / или втягиванием нижней части грудной клетки; результаты многоцентрового описательного исследования в Пакистане. Arch Dis Child 2004; 89 (11): 1049–54. PMID: 15499063 https://doi.org/www.dx.doi.org/10.1136/adc.2003.035741
CAS PubMed PubMed Central Статья Google ученый
Мадхи С.А., Клугман КП; Группа исследователей вакцин. Роль Streptococcus pneumoniae в вирус-ассоциированной пневмонии. Нат Мед 2004; 10 (8): 811–13. PMID: 15247911 https://doi.org/www.dx.doi.org/10.1038/nm1077
CAS PubMed Статья PubMed Central Google ученый
Всемирная организация здравоохранения. Частичное совпадение клинической картины и лечения малярии и пневмонии у детей: отчет о встрече. ВОЗ / ARI / 92.23. Женева: Всемирная организация здравоохранения; 1991.
Google ученый
Sigaúque B, Roca A, Bassat Q, Morais L, Quintó L, Berenguera A et al. Тяжелая пневмония у детей младшего возраста в Мозамбике: клинико-рентгенологические характеристики и факторы риска. J Trop Pediatr 2009; 55 (6): 379–87. PMID: 19401405 https://doi.org/www.dx.doi.org/10.1093/tropej/fmp030
PubMed Статья PubMed Central Google ученый
Мадхи С.А., Пелтон С.И. Эпидемиология, диагностика и лечение тяжелой пневмококковой инфекции у детей. В: Siber G, Klugman KP, Makela H, eds. Пневмококковые вакцины: влияние конъюгированной вакцины. Вашингтон, округ Колумбия: ASM Press; 2008.
Google ученый
Чисти М.Дж., Салам М.А., Ашраф Х., Фаруке А.С., Бардхан П.К., Дас С.К. и др. Клинические признаки радиологической пневмонии у детей в возрасте до пяти лет с гипокалиемической диареей, поступивших в городскую больницу в Бангладеш.PLoS ONE 2013; 8 (8): e71911. PMID: 23951267 https://doi.org/www.dx.doi.org/10.1371/journal.pone.0071911
CAS PubMed PubMed Central Статья Google ученый
Wurzel DF, Marchant JM, Clark JE, Mackay IM, Wang CY, Sloots TP et al. Выявление респираторного вируса в носоглоточном аспирате по сравнению с бронхоальвеолярным лаважем зависит от типа вируса у детей с хроническими респираторными симптомами. J Clin Virol 2013; 58 (4): 683–8.PMID: 24125830 https://doi.org/www.dx.doi.org/10.1016/j.jcv.2013.09.016
PubMed PubMed Central Статья Google ученый
Bradley JS, Byington CL, Shah SS, Alverson B., Carter ER, Harrison C et al .; Общество педиатрических инфекционных болезней и Общество инфекционных болезней Америки. Ведение внебольничной пневмонии у младенцев и детей старше 3 месяцев: рекомендации по клинической практике Общества педиатрических инфекционных болезней и Общества инфекционных болезней Америки.Clin Infect Dis 2011; 53 (7): e25–76. PMID: 21880587 https://doi.org/www.dx.doi.org/10.1093/cid/cir531
PubMed Статья PubMed Central Google ученый
Харрис М., Кларк Дж., Кут Н., Флетчер П., Харнден А., Маккин М. и др .; Комитет по стандартам лечения Британского торакального общества. Руководство Британского торакального общества по ведению внебольничной пневмонии у детей: обновление 2011 г. Thorax 2011; 66 Suppl 2: ii1–23.PMID: 211 https://doi.org/www.dx.doi.org/10.1136/thoraxjnl-2011-200598
Google ученый
Кляйн Дж. Бактериальные пневмонии. В: Фейгин Р.Д., Черри Д.Д., ред. Учебник детских инфекционных болезней. Том 1. 3-е изд. Филадельфия: W.B. Компания Сондерс; 1992: 304–9.
Google ученый
Muller NL, Fraser RS, Coleman NC, Pare PD. Радиологическая диагностика заболеваний грудной клетки.Филадельфия: WB Saunders Co; 2001.
Google ученый
Группа исследователей испытаний вакцины против пневмонии Всемирной организации здравоохранения. Стандартизация интерпретации рентгенограмм грудной клетки для диагностики пневмонии у детей. Женева: Всемирная организация здравоохранения; 2001. WHO / V & B / 01.35.
Google ученый
Шило Н., Квач К. Легочные инфекции и метициллин-резистентный стафилококк, связанный с сообществом, золотистый стафилококк: опасная смесь? Педиатр Респир Ред. 2011; 12 (3): 182–9.PMID: 21722847 https://doi.org/www.dx.doi.org/10.1016/j.prrv.2010.10.007
PubMed Статья PubMed Central Google ученый
Сесил Р.И., Болдуин Х.С., Ларсен Н.П. Крупозная пневмония: клиническое и бактериологическое исследование двух тысяч типизированных случаев. Arch Intern Med 1927; 40: 253–80. Доступно по ссылке: https://doi.org/www.dx.doi.org/10.1001/archinte.1927.001300
001.
Артикул Google ученый
Лю CY, Wang JD, Yu JT, Wang LC, Lin MC, Lee HF et al. Пневмония, связанная с вирусом гриппа B, у педиатрических пациентов: клинические особенности, лабораторные данные и результаты рентгенографии грудной клетки. Pediatr Neonatol 2014; 55 (1): 58–64. PMID: 24113227 https://doi.org/www.dx.doi.org/10.1016/j.pedneo.2013.07.002
PubMed Статья PubMed Central Google ученый
Ламарао Л.М., Рамос Флорида, Мелло В.А., Сантос М.С., Барбагелата Л.С., Жустино М.С. и др.Распространенность и клинические особенности респираторно-синцитиального вируса у детей, госпитализированных по поводу внебольничной пневмонии в северной Бразилии. BMC Infect Dis 2012; 12: 119. PMID: 225
PubMed PubMed Central Статья Google ученый
Гуо В., Ван Дж., Шэн М., Чжоу М., Фанг Л. Рентгенологические данные у 210 педиатрических пациентов с вирусной пневмонией: ретроспективное тематическое исследование.Br J Radiol 2012; 85 (1018): 1385–9. PMID: 22514104 https://doi.org/www.dx.doi.org/10.1259/bjr/20276974
CAS PubMed PubMed Central Статья Google ученый
White AC, Mueller JD, Laurenzi G. Линии B Керли как радиологическое проявление пневмонии, вызванной Pneumocystis carinii. Сундук 1993; 104 (5): 1642a. PMID: 8222858 https://doi.org/www.dx.doi.org/10.1378/chest.104.5.1642a
Статья Google ученый
Ли Е.Ю., Макадам А.Дж., Чаудри Дж., Фишман М.П., Зураковски Д., Буазель П.М. Вирусная инфекция гриппа a (h2N1) свиного происхождения у детей: первоначальные рентгенографические данные. Радиология 2010; 254 (3): 934–41. PMID: 20032128 https://doi.org/www.dx.doi.org/10.1148/radiol.0
83PubMed Статья Google ученый
Xu W, Liu CF, Zhao Y, Li JJ, Wang LJ, Wen GF et al. Результаты у детей, серьезно инфицированных новым вирусом гриппа А свиного происхождения: визуализация легких.Мировой журнал J Pediatr 2012; 8 (3): 240–6. PMID: 22886197 https://doi.org/www.dx.doi.org/10.1007/s12519-012-0364-2
PubMed Статья Google ученый
Чибук Т., Коэн Э., Робинсон Дж., Махант С., Хартфилд Д. Детская осложненная пневмония: Диагностика и лечение эмпиемы. Педиатр по детскому здоровью (Оксфорд) 2011; 16 (7): 425–9. PMID: 22851899
Google ученый
King S, Thomson A. Радиологические перспективы при эмпиеме. Br Med Bull 2002; 61: 203–14. PMID: 11997307 https://doi.org/www.dx.doi.org/10.1093/bmb/61.1.203
PubMed Статья Google ученый
Спенсер Д.А., Томас М.Ф. Некротизирующая пневмония у детей. Педиатр Респир Ред. 2014; 15 (3): 240–5. PMID: 24268096
PubMed Google ученый
Donnelly LF, Klosterman LA.Результаты КТ детей с осложненной пневмонией и неконтактная рентгенография грудной клетки. AJR Am J Roentgenol 1998; 170 (6): 1627–31. PMID: 9609186 https://doi.org/www.dx.doi.org/10.2214/ajr.170.6.9609186
CAS PubMed Статья Google ученый
Neuman MI, Graham D, Bachur R. Варианты использования рентгенографии грудной клетки при пневмонии в педиатрических отделениях неотложной помощи. Pediatr Emerg Care 2011; 27 (7): 606–10.PMID: 21712748 https://doi.org/www.dx.doi.org/10.1097/PEC.0b013e3182225578
PubMed Статья PubMed Central Google ученый
Nijman RG, Vergouwe Y, Thompson M, van Veen M, van Meurs AH, van der Lei J, et al. Модель клинического прогнозирования в помощь врачам скорой помощи, ведущим лечение детей с лихорадкой и риском серьезных бактериальных инфекций: диагностическое исследование. BMJ. 2013; 346: f1706. https://doi.org/www.dx.doi.org/10.1136/bmj.f1706
PubMed PubMed Central Статья Google ученый
О’Грэди К.А., Торзилло П.Дж., Рубен А.Р., Тейлор-Томсон Д., Валерий П.К., Чанг А.Б. Выявление радиологической альвеолярной пневмонии у детей с высокой частотой госпитализированных респираторных инфекций: сравнение диагноза, установленного ВОЗ, и диагноза детского пульмонолога в клиническом контексте. Педиатр Пульмонол 2012; 47 (4): 386–92. PMID: 21
5 https://doi.org/www.dx.doi.org/10.1002/ppul.21551PubMed Статья Google ученый
Enwere G, Cheung YB, Zaman SM, Akano A, Oluwalana C, Brown O et al. Эпидемиология и клинические особенности пневмонии по данным рентгенографии у детей Гамбии. Trop Med Int Health 2007; 12 (11): 1377–85. PMID: 18045264 https://doi.org/www.dx.doi.org/10.1111/j.1365-3156.2007.01922.x
PubMed Статья Google ученый
Хазир Т., Нисар Ю.Б., Кази С.А., Хан С.Ф., Раза М., Замир С. и др. Рентгенография грудной клетки у детей в возрасте 2–59 месяцев с диагнозом нетяжелая пневмония по определению Всемирной организации здравоохранения: описательное многоцентровое исследование в Пакистане.BMJ 2006; 333 (7569): 629. PMID: 161 https://doi.org/www.dx.doi.org/10.1136/bmj.38915.673322.80
PubMed PubMed Central Статья Google ученый
Test M, Shah SS, Monuteaux M, Ambroggio L, Lee EY, Markowitz RI et al. Влияние истории болезни на интерпретацию рентгенограммы грудной клетки. J Hosp Med 2013; 8 (7): 359–64. PMID: 23184766 https://doi.org/www.dx.doi.org/10.1002/jhm.1991
PubMed Статья Google ученый
Wingerter SL, Bachur RG, Monuteaux MC, Neuman MI. Применение критериев Всемирной организации здравоохранения для прогнозирования рентгенологической пневмонии в педиатрическом отделении скорой помощи в США. Pediatr Infect Dis J 2012; 31 (6): 561–4. PMID: 22333702 https://doi.org/www.dx.doi.org/10.1097/INF.0b013e31824da716
PubMed Статья Google ученый
Swingler GH. Изменения наблюдателя в рентгенографии грудной клетки при острых инфекциях нижних дыхательных путей у детей: систематический обзор.BMC Med Imaging 2001; 1 (1): 1. Доступно по адресу: https://doi.org/www.biomedcentral.com/1471-2342/1/1 По состоянию на 2005/07/08/. PMID: 11734068 https://doi.org/www.dx.doi.org/10.1186/1471-2342-1-1
PubMed PubMed Central Статья Google ученый
Левинский Ю., Мимуни Ф. Б., Фишер Д., Эрлихман М. Рентгенография грудной клетки при острых педиатрических инфекциях нижних дыхательных путей: опыт и различия между наблюдателями. Acta Paediatr 2013; 102 (7): e310–14.PMID: 23565882 https://doi.org/www.dx.doi.org/10.1111/apa.12249
PubMed Статья Google ученый
Williams GJ, Macaskill P, Kerr M, Fitzgerald DA, Isaacs D, Codarini M et al. Вариативность и точность интерпретации консолидации на рентгенограмме грудной клетки для диагностики пневмонии у детей до 5 лет. Педиатр Пульмонол, 2013; 48 (12): 1195–1200. PMID: 23997040 https://doi.org/www.dx.doi.org/10.1002/ppul.22806
Артикул Google ученый
Bada C, Carreazo NY, Chalco JP, Huicho L. Соглашение между наблюдателями в интерпретации рентгеновских снимков грудной клетки у детей с острыми инфекциями нижних дыхательных путей и сопутствующими хрипами. Sao Paulo Med J 2007; 125 (3): 150–4. PMID: 179 https://doi.org/www.dx.doi.org/10.1590/S1516-31802007000300005
PubMed Статья Google ученый
Чериан Т., Малхолланд Е.К., Карлин Дж.Б., Остенсен Х., Амин Р., де Кампо М. и др. Стандартизированная интерпретация детских рентгенограмм грудной клетки для диагностики пневмонии в эпидемиологических исследованиях. Bull World Health Organ 2005; 83 (5): 353–359. PMID: 15976876
PubMed PubMed Central Google ученый
О’Грэди К., Тейлор-Томсон Д., Чанг А.Б., Торзилло П., Бауэрт П., Уитон Г. и др. Руководство ВОЗ по радиологической диагностике детской пневмонии: результаты обучения следователей в Северной территории, Австралия.Доклад представлен на 5-м Международном симпозиуме по пневмококкам и пневмококковым заболеваниям .; 2–6 апреля 2006 г .; Алис-Спрингс, Австралия.
Xavier-Souza G, Vilas-Boas AL, Fontoura MS, Araújo-Neto CA, Andrade SC, Cardoso MR et al .; Группа изучения эффективности PNEUMOPAC. Различия между наблюдателями в показаниях рентгенограммы грудной клетки при острой инфекции нижних дыхательных путей у детей. Педиатр Пульмонол, 2013; 48 (5): 464–9. PMID: 22888091 https://doi.org/www.dx.doi.org/10.1002/ppul.22644
PubMed Статья Google ученый
Дон М., Валент Ф, Корппи М., Канчиани М. Дифференциация бактериальной и вирусной внебольничной пневмонии у детей. Pediatr Int 2009; 51 (1): 91–6. PMID: 19371285 https://doi.org/www.dx.doi.org/10.1111/j.1442-200X.2008.02678.x
PubMed Статья Google ученый
Beadling C, Слифка МК. Как вирусные инфекции предрасполагают пациентов к бактериальным инфекциям? Curr Opin Infect Dis 2004; 17 (3): 185–91. PMID: 15166819 https: // doi.org / www.dx.doi.org / 10.1097 / 00001432-200406000-00003
PubMed Статья Google ученый
Bosch AA, Biesbroek G, Trzcinski K, Sanders EA, Bogaert D. Взаимодействие вирусов и бактерий в верхних дыхательных путях. PLoS Pathog 2013; 9 (1): e1003057. PMID: 23326226 https://doi.org/www.dx.doi.org/10.1371/journal.ppat.1003057
CAS PubMed PubMed Central Статья Google ученый
Павия АТ. Какова роль респираторных вирусов в внебольничной пневмонии ?: Какая терапия лучше всего подходит для лечения гриппа и других вирусных причин внебольничной пневмонии? Infect Dis Clin North Am 2013; 27 (1): 157–75. PMID: 23398872 https://doi.org/www.dx.doi.org/10.1016/j.idc.2012.11.007
PubMed Статья Google ученый
Клугман К.П., Мадхи С.А. Пневмококковые вакцины и готовность к гриппу. Наука 2007; 316 (5821): 49–50.PMID: 17412937 https://doi.org/www.dx.doi.org/10.1126/science.316.5821.49c
CAS PubMed Статья Google ученый
Swingler GH. Радиологическое различие между бактериальными и вирусными инфекциями нижних дыхательных путей у детей: систематический обзор литературы. Clin Pediatr (Phila) 2000; 39 (11): 627–33. PMID: 11110362 https://doi.org/www.dx.doi.org/10.1177/0009
0031
CAS Статья Google ученый
Чиаппини Э., Вентурини Э., Галли Л., Новелли В., де Мартино М. Диагностические особенности внебольничной пневмонии у детей: что нового? Acta Paediatr Suppl 2013; 102 (465): 17–24. PMID: 24330269 https://doi.org/www.dx.doi.org/10.1111/apa.12502
Статья Google ученый
Тойкка П., Ирьяла К., Ювен Т., Виркки Р., Мерцола Дж., Лейнонен М. и др. Прокальцитонин в сыворотке крови, С-реактивный белок и интерлейкин-6 для различения бактериальной и вирусной пневмонии у детей.Pediatr Infect Dis J, 2000; 19 (7): 598–602. PMID: 10
5 https://doi.org/www.dx.doi.org/10.1097/00006454-200007000-00003
CAS PubMed Статья Google ученый
Korppi M. Неспецифические маркеры ответа хозяина при дифференциации пневмококковой и вирусной пневмонии: какая комбинация является наиболее точной? Pediatr Int 2004; 46 (5): 545–50. PMID: 154
https://doi.org/www.dx.doi.org/10.1111/j.1442-200x.2004.01947.x
PubMed Статья Google ученый
Набулси М., Хани А., Карам М. Влияние результатов теста на С-реактивный белок на принятие решений в случаях бактериальной инфекции, основанное на доказательствах. BMC Pediatr 2012; 12: 140. PMID: 22943554 https://doi.org/www.dx.doi.org/10.1186/1471-2431-12-140
CAS PubMed PubMed Central Статья Google ученый
Паттерсон Х.С., Sponaugle DN. Подходит ли термин «инфильтрат» для интерпретации рентгенограмм грудной клетки? Результаты опроса врача. Радиология 2005; 235 (1): 5–8. PMID: 15798161 https://doi.org/www.dx.doi.org/10.1148/radiol.2351020759
PubMed Статья Google ученый
Виркки Р., Ювен Т., Рикалайнен Х., Сведстрём Э., Мертсола Дж., Руусканен О. Дифференциация бактериальной и вирусной пневмонии у детей. Thorax 2002; 57 (5): 438–41.PMID: 11978922 https://doi.org/www.dx.doi.org/10.1136/thorax.57.5.438
CAS PubMed PubMed Central Статья Google ученый
Richardson M, Lakhanpaul M; Группа разработки рекомендаций и техническая группа. Оценка и начальное лечение лихорадки у детей младше 5 лет: краткое изложение рекомендаций NICE. BMJ 2007; 334 (7604): 1163–4. PMID: 17540946 https://doi.org/www.dx.doi.org/10.1136/bmj.39218.495255.AE
PubMed PubMed Central Статья Google ученый
Киекара О., Корппи М., Танска С., Соймакаллио С. Радиологическая диагностика пневмонии у детей. Энн Мед 1996; 28 (1): 69–72. PMID: 8932509 https://doi.org/www.dx.doi.org/10.3109/07853899608999077
CAS PubMed Статья Google ученый
Доннелли Л.Ф. Визуализация у иммунокомпетентных детей с пневмонией.Радиол Клин Норт Ам 2005; 43 (2): 253–65. PMID: 15737368 https://doi.org/www.dx.doi.org/10.1016/j.rcl.2004.11.001
PubMed Статья Google ученый
Цао А.М., Чой Дж. П., Моханакришнан Л.Н., Бейн Р.Ф., ван Дриэль М.Л. Рентгенограммы грудной клетки при острых инфекциях нижних дыхательных путей. Кокрановская база данных Syst Rev 2013; 12: CD009119. PMID: 24369343
Google ученый
Swingler GH, Hussey GD, Zwarenstein M. Рандомизированное контролируемое исследование клинических исходов после рентгенограммы грудной клетки при амбулаторной острой инфекции нижних дыхательных путей у детей. Ланцет 1998; 351 (9100): 404–8. PMID: 9482294 https://doi.org/www.dx.doi.org/10.1016/S0140-6736(97)07013-X
CAS PubMed Статья Google ученый
Флорин Т.А., Френч Б, Зорк Дж.Дж., Альперн Е.Р., Шах С.С. Вариация результатов диагностического обследования и лечения в отделениях неотложной помощи при пневмонии.Педиатрия 2013; 132 (2): 237–44. PMID: 23878049 https://doi.org/www.dx.doi.org/10.1542/peds.2013-0179
PubMed Статья PubMed Central Google ученый
Патель А., Мамтани М., Хибберд П.Л., Туан Т.А., Джина П., Чисака Н. и др. Значение рентгенографии грудной клетки в прогнозировании ответа на лечение у детей в возрасте 3–59 месяцев с тяжелой пневмонией. Int J Tuberc Lung Dis 2008; 12 (11): 1320–6. PMID: 184
CAS PubMed PubMed Central Google ученый
Surén P, Try K, Eriksson J, Khoshnewiszadeh B, Wathne KO. Рентгенологическое наблюдение внебольничной пневмонии у детей. Acta Paediatr 2008; 97 (1): 46–50. PMID: 18076723 https://doi.org/www.dx.doi.org/10.1111/j.1651-2227.2007.00567.x
PubMed Статья PubMed Central Google ученый
Виркки Р., Ювен Т., Мерцола Дж., Руусканен О. Рентгенологическое наблюдение за пневмонией у детей. Педиатр Пульмонол 2005; 40 (3): 223–27.PMID: 16010671 https://doi.org/www.dx.doi.org/10.1002/ppul.20258
CAS PubMed Статья PubMed Central Google ученый
Chang AB, Masel JP, Boyce NC, Torzillo PJ. Заболеваемость респираторными заболеваниями у детей аборигенов Центральной Австралии с аномалиями альвеолярных долей. Med J Aust 2003; 178 (10): 490–4. PMID: 12741934
PubMed PubMed Central Статья Google ученый
Mulholland K, Levine O, Nohynek H, Greenwood BM. Оценка вакцин для профилактики пневмонии у детей в развивающихся странах. Epidemiol Rev 1999; 21 (1): 43–55. PMID: 10520472 https://doi.org/www.dx.doi.org/10.1093/oxfordjournals.epirev.a017987
CAS PubMed Статья PubMed Central Google ученый
Хансен Дж., Блэк С., Шайнфилд Х., Чериан Т., Бенсон Дж., Файерман Б. и др. Эффективность гептавалентной пневмококковой конъюгированной вакцины у детей младше 5 лет для профилактики пневмонии: обновленный анализ с использованием стандартизированной интерпретации рентгенограмм грудной клетки Всемирной организацией здравоохранения.Pediatr Infect Dis J, 2006; 25 (9): 779–81. PMID: 16940833 https://doi.org/www.dx.doi.org/10.1097/01.inf.0000232706.35674.2f
PubMed PubMed Central Статья Google ученый
Хортал М., Эстеван М., Ираола И., Де Муцио Б. Оценка бремени консолидированной пневмонии среди госпитализированных детей в возрасте до пяти лет на популяционной основе. Int J Infect Dis 2007; 11 (3): 273–7. PMID: 16997592 https://doi.org/www.dx.doi.org/10.1016/j.ijid.2006.05.006
PubMed Статья Google ученый
Патель А.Б., Амин А., Сорти С.З., Атавале А., Кулкарни Х. Влияние обучения на вариации наблюдателя на рентгенограммах грудной клетки у детей с тяжелой пневмонией. Индийский педиатр 2007; 44 (9): 675–81. PMID: 176
PubMed Google ученый
Castro AV, Nascimento-Carvalho CM, Ney-Oliveira F, Araújo-Neto CA, Andrade SC, Loureiro L et al.Легочный инфильтрат у детей с кашлем и тахипноэ. Pediatr Infect Dis J, 2006; 25 (8): 757. PMID: 16874185 https://doi.org/www.dx.doi.org/10.1097/01.inf.0000227821.38732.1f
PubMed Статья Google ученый
Arcay JD, Ocampo AF, Solis RK, Oncog IB, Diaz AD, Epe AC et al .; Консорциум вакцин против острых респираторных инфекций (ARIVAC). Обеспечение качества радиологии в условиях развивающейся страны: испытание 11-валентной пневмококковой конъюгированной вакцины, Бохол, Филиппины.Vaccine 2007; 25 (13): 2528–32. PMID: 17023097 https://doi.org/www.dx.doi.org/10.1016/j.vaccine.2006.09.030
PubMed Статья PubMed Central Google ученый
Cuts FT, Zaman SM, Enwere G, Jafar S, Levine OS, Okoko JB et al .; Гамбийская группа по испытанию пневмококковой вакцины. Эффективность девятивалентной пневмококковой конъюгированной вакцины против пневмонии и инвазивного пневмококкового заболевания в Гамбии: рандомизированное, двойное слепое, плацебо-контролируемое испытание.Ланцет 2005; 365 (9465): 1139–46. PMID: 15794968 https://doi.org/www.dx.doi.org/10.1016/S0140-6736(05)71876-6
Статья Google ученый
Klugman KP, Madhi SA, Huebner RE, Kohberger R, Mbelle N, Pierce N. et al. Испытание 9-валентной пневмококковой конъюгированной вакцины у детей с ВИЧ-инфекцией и без нее. N Engl J Med 2003; 349 (14): 1341–8. PMID: 14523142 https://doi.org/www.dx.doi.org/10.1056/NEJMoa035060
CAS PubMed Статья PubMed Central Google ученый
Mulholland EK. Использование испытаний вакцин для оценки бремени болезни. J Health Popul Nutr 2004; 22 (3): 257–67. PMID: 15609778
Google ученый
О’Грэди К.А., Тейлор-Томсон Д.М., Чанг А.Б., Торзилло П.Дж., Моррис П.С., Маккензи Г.А. и др. Уровень заболеваемости пневмонией, подтвержденной рентгенологически, по данным Всемирной организации здравоохранения среди детей коренных народов Северной территории. Med J Aust 2010; 192 (10): 592–5. PMID: 20477736
Артикул Google ученый
Weinberger DM, Givon-Lavi N, Shemer-Avni Y, Bar-Ziv J, Alonso WJ, Greenberg D et al. Влияние пневмококковых вакцин и респираторно-синцитального вируса на альвеолярную пневмонию, Израиль. Emerg Infect Dis 2013; 19 (7): 1084–91. PMID: 23763864 https://doi.org/www.dx.doi.org/10.3201/eid1907.121625
PubMed PubMed Central Статья Google ученый
Мадхи С.А., Клугман К.П. Всемирная организация здравоохранения определение «рентгенологически подтвержденной пневмонии» может недооценивать истинную ценность конъюгированных пневмококковых вакцин для общественного здравоохранения.Вакцина 2007; 25 (13): 2413–19. PMID: 17005301 https://doi.org/www.dx.doi.org/10.1016/j.vaccine.2006.09.010
PubMed Статья PubMed Central Google ученый
Мадхи С.А., Колер М., Куванда Л., Катленд С., Клугман К.П. Полезность белка C-reactve для определения эффективности пневмококковой конъюгированной вакцины в профилактике пневмонии. Pediatr Infect Dis J, 2006; 25 (1): 30–6. PMID: 16395099 https://doi.org/www.dx.doi.org/10.1097/01.инф.0000195787.99199.4a
PubMed Статья PubMed Central Google ученый
Cheung YB, Zaman SM, Ruopuro ML, Enwere G, Adegbola RA, Greenwood B et al. Белок C-reactve и прокальцитонин в оценке эффективности пневмококковой конъюгированной вакцины у детей Гамбии. Trop Med Int Health 2008; 13 (5): 603–11. PMID: 18331385 https://doi.org/www.dx.doi.org/10.1111/j.1365-3156.2008.02050.x
CAS PubMed Статья PubMed Central Google ученый
Brandão A, Simbalista R, Borges IC, Andrade DC, Araújo M, Nascimento-Carvalho CM. Ретроспективный анализ эффективности двух различных схем введения пенициллина G в водной среде детям с пневмонией. Antmicrob Agents Chemother 2014; 58 (3): 1343–7. PMID: 24342647 https://doi.org/www.dx.doi.org/10.1128/AAC.01951-13
Статья CAS Google ученый
Бен Шимол С., Даган Р., Гивон-Лави Н., Тал А., Авирам М., Бар-Зив Дж. И др.Оценка критериев Всемирной организации здравоохранения по рентгенограммам грудной клетки для диагностики пневмонии у детей. Eur J Pediatr 2012; 171 (2): 369–74. PMID: 21870077 https://doi.org/www.dx.doi.org/10.1007/s00431-011-1543-1
PubMed Статья PubMed Central Google ученый
Orenstein WA, Bernier RH, Hinman AR. Оценка эффективности вакцины в полевых условиях. Дальнейшие наблюдения. Epidemiol Rev 1988; 10: 212–241. PMID: 3066628
CAS PubMed Статья PubMed Central Google ученый
Weinberg B, Diakoumakis EE, Kass EG, Seife B, Zvi ZB. Воздушная бронхограмма: сонографический демонстратон. AJR Am J Roentgenol 1986; 147 (3): 593–5. PMID: 3526846 https://doi.org/www.dx.doi.org/10.2214/ajr.147.3.593
CAS PubMed Статья PubMed Central Google ученый
Куриан Дж., Левин Т.Л., Хан Б.К., Тарагин Б.Х., Вайнштейн С. Сравнение УЗИ и КТ при оценке пневмонии, осложненной парапневмоническим оттоком крови у детей.AJR Am J Roentgenol 2009; 193 (6): 1648–54. PMID: 19933660 https://doi.org/www.dx.doi.org/10.2214/AJR.09.2791
PubMed Статья PubMed Central Google ученый
Royse CF, Canty DJ, Faris J, Haji DL, Veltman M, Royse A. Основной обзор: УЗИ, проводимое врачом: пришло время для повседневного использования в медицине неотложной помощи. Анест Аналг 2012; 115 (5): 1007–28. PMID: 23011559 https://doi.org/www.dx.doi.org/10.1213/ANE.0b013e31826a79c1
PubMed Статья PubMed Central Google ученый
Соломон С.Д., Салдана Ф. Ультразвук в месте оказания медицинской помощи — перестань слушать и смотреть. N Engl J Med 2014; 370 (12): 1083–85. PMID: 24645940 https://doi.org/www.dx.doi.org/10.1056/NEJMp1311944
CAS PubMed Статья PubMed Central Google ученый
Riccabona M. УЗИ грудной клетки у детей (без средостения). Eur Radiol 2008; 18 (2): 390–9. PMID: 17952440 https://doi.org/www.dx.doi.org/10.1007 / s00330-007-0754-3
PubMed Статья PubMed Central Google ученый
Дон М., Бариллари А., Катаросси Л., Копет Р. и от имени «Итало-словенской группы ультразвукового исследования легких при детской пневмонии». Ультразвуковое исследование легких для диагностики детской пневмонии: в ближайшем будущем будет проведено международное обследование? Acta Paediatr 2013; 102 (1): 6–7. PMID: 224 https://doi.org/www.dx.doi.org/10.1111/apa.12002
PubMed Статья PubMed Central Google ученый
Catarossi L. Ультразвук легких: его роль в неонатологии и педиатрии. Early Hum Dev 2013; 89 Приложение 1: S17–9. PMID: 23809341 https://doi.org/www.dx.doi.org/10.1016/S0378-3782(13)70006-9
Статья Google ученый
Лихтенштейн Д., Мезьер Дж., Бидерман П., Гепнер А., Барре О. Артфакт с хвостом кометы. Ультразвуковой признак альвеолярно-интерстального синдрома. Am J Respir Crit Care Med 1997; 156 (5): 1640–6. PMID: 9372688 https: // doi.org / www.dx.doi.org / 10.1164 / ajrccm.156.5.96-07096
CAS PubMed Статья PubMed Central Google ученый
Копет Р., Катаросси Л. Ультразвуковая диагностика пневмонии у детей. Радиол Мед (Турин) 2008; 113 (2): 190–8. PMID: 18386121 https://doi.org/www.dx.doi.org/10.1007/s11547-008-0247-8
Статья Google ученый
Каиуло В.А., Гаргани Л., Кайуло С., Физикаро А., Морамарко Ф., Латни Дж. И др.УЗИ легких при бронхиолитах: сравнение с рентгенологическим исследованием грудной клетки. Eur J Pediatr 2011; 170 (11): 1427–33. PMID: 21468639 https://doi.org/www.dx.doi.org/10.1007/s00431-011-1461-2
PubMed Статья Google ученый
Цунг Дж.В., Кесслер Д.О., Шах В.П. Перспективное применение выполненного клиницистом УЗИ легких во время пандемии гриппа h2N1 A 2009 г .: отличение вирусной пневмонии от бактериальной пневмонии. Crit Ultrasound J 2012; 4 (1): 16.
PubMed PubMed Central Статья Google ученый
Volpicelli G, Elbarbary M, Blaivas M, Lichtenstein DA, Mathis G, Kirkpatrick AW et al .; Комитет по международным связям по ультразвуковому обследованию легких (ILC-LUS) для Международной конференции по консенсусу по ультразвуковому исследованию легких (ICC-LUS). Рекомендации по проведению ультразвукового исследования легких в медицинских учреждениях, основанные на фактических данных. Intensive Care Med 2012; 38 (4): 577–91. PMID: 223 https: // doi.org / www.dx.doi.org / 10.1007 / s00134-012-2513-4
PubMed Статья Google ученый
Шах В.П., Туник М.Г., Цунг Дж.В. Перспективная оценка ультразвукового исследования в месте оказания медицинской помощи для диагностики пневмонии у детей и молодых людей. JAMA Pediatr 2013; 167 (2): 119–25. PMID: 23229753 https://doi.org/www.dx.doi.org/10.1001/2013.jamapediatrics.107
PubMed Статья PubMed Central Google ученый
Hayden GE, Wrenn KW. Рентгенограмма грудной клетки по сравнению с компьютерной томографией при оценке пневмонии. J Emerg Med 2009; 36 (3): 266–70. PMID: 18571356 https://doi.org/www.dx.doi.org/10.1016/j.jemermed.2007.11.042
PubMed Статья PubMed Central Google ученый
Islam S, Calkins CM, Goldin AB, Chen C, Downard CD, Huang EY et al .; Комитет по результатам и клиническим испытаниям APSA, 2011–2012 гг. Диагностика и лечение эмпиемы у детей: всесторонний обзор комитета по результатам и клиническим исследованиям APSA.J Pediatr Surg 2012; 47 (11): 2101–10. PMID: 23164006 https://doi.org/www.dx.doi.org/10.1016/j.jpedsurg.2012.07.047
PubMed Статья Google ученый
Calder A, Owens CM. Визуализация парапневмонических плевральных отливов и эмпиемы у детей. Педиатр Радиол 2009; 39 (6): 527–37. PMID: 126 https://doi.org/www.dx.doi.org/10.1007/s00247-008-1133-1
PubMed Статья Google ученый
Bai W, Zhou X, Gao X, Shao C, Califano JA, Ha PK. Значение КТ грудной клетки в диагностике и лечении трахеобронхиальных инородных тел. Pediatr Int 2011; 53 (4): 515–8. PMID: 21129123 https://doi.org/www.dx.doi.org/10.1111/j.1442-200X.2010.03299.x
PubMed Статья Google ученый
Hang JD1, Guo QY, Chen CX, Chen LY. Визуализирующий подход к диагностике секвестранта легких. Acta Radiol. 1996: 37: 883–8.
CAS PubMed Статья Google ученый
Кэхилл А.М., Баскин К.М., Кэй Р.Д., Фитц С.Р., Таубин РБ. Чрескожная биопсия легкого под контролем КТ у детей. J Vasc Interv Radiol 2004; 15 (9): 955–60. PMID: 15361563 https://doi.org/www.dx.doi.org/10.1097/01.RVI.0000130814.63277.F2
PubMed Статья PubMed Central Google ученый
Donnelly LF, Klosterman LA. Полостной некроз, осложняющий пневмонию у детей: последовательные данные рентгенографии грудной клетки. AJR Am J Roentgenol 1998; 171 (1): 253–6.PMID: 9648799 https://doi.org/www.dx.doi.org/10.2214/ajr.171.1.9648799
CAS PubMed Статья PubMed Central Google ученый
Kosucu P, Ahmetoglu A, Cay A, Imamoglu M, Ozdemir O, Dinç H et al. Компьютерная томография для оценки полостного некроза при осложненной детской пневмонии. Австралас Радиол 2004; 48 (3): 318–23. PMID: 15344980 https://doi.org/www.dx.doi.org/10.1111/j.0004-8461.2004.01314.x
CAS PubMed Статья PubMed Central Google ученый
Jafe A, Calder AD, Owens CM, Stanojevic S, Sonnappa S. Роль рутинной компьютерной томографии в педиатрической эмпиеме плевры. Thorax 2008; 63 (10): 897–902. PMID: 184
Статья Google ученый
Копли SJ. Применение компьютерной томографии при респираторных инфекциях у детей. Br Med Bull 2002; 61: 263–79. PMID: 11997311 https://doi.org/www.dx.doi.org/10.1093/bmb/61.1,263
CAS PubMed Статья PubMed Central Google ученый
Tomiyama N, Müller NL, Johkoh T, Honda O, Mihara N, Kozuka T. et al. Острое паренхиматозное заболевание легких в иммунокомпетентных патентах: точность диагностики КТ высокого разрешения. AJR Am J Roentgenol 2000; 174 (6): 1745–50. PMID: 10845517 https://doi.org/www.dx.doi.org/10.2214/ajr.174.6.1741745
CAS PubMed Статья Google ученый
Бреннер DJ, зал EJ. Компьютерная томография — растущий источник радиационного облучения. N Engl J Med 2007; 357 (22): 2277–84. PMID: 18046031 https://doi.org/www.dx.doi.org/10.1056/NEJMra072149
CAS PubMed Статья Google ученый
Biederer J, Mirsadraee S, Beer M, Molinari F, Hintze C, Bauman G et al. МРТ легкого (3/3) — текущие применения и перспективы на будущее. Insights Imaging 2012; 3 (4): 373–86.
PubMed PubMed Central Статья Google ученый
Hirsch W, Sorge I, Krohmer S, Weber D, Meier K, Till H. МРТ легких у детей. Eur J Radiol 2008; 68 (2): 278–88. PMID: 18771869 https://doi.org/www.dx.doi.org/10.1016/j.ejrad.2008.05.017
PubMed Статья PubMed Central Google ученый
Luterbey G, Watjes MP, Doerr D, Fischer NJ, Gieseke J-Jr, Schild HH. Ателектаз у детей, которым проводят инфузию пропофола или анестезию вентлатоном под давлением для магнитно-резонансной томографии.Педиатр Анаэст 2007; 17 (2): 121–5. PMID: 17238882 https://doi.org/www.dx.doi.org/10.1111/j.1460-9592.2006.02045.x
Статья Google ученый
Peltola V, Ruuskanen O, Svedström E. Магнитно-резонансная томография легочных инфекций у детей. Педиатр Радиол 2008; 38 (11): 1225–31. PMID: 18726093 https://doi.org/www.dx.doi.org/10.1007/s00247-008-0987-6
PubMed Статья PubMed Central Google ученый
Yikilmaz A, Koc A, Coskun A, Ozturk MK, Mulkern RV, Lee EY. Оценка пневмонии у детей: сравнение МРТ с быстрой последовательностью изображений при 1,5 Тл с рентгенограммами грудной клетки. Acta Radiol 2011; 52 (8): 914–19. PMID: 21816896 https://doi.org/www.dx.doi.org/10.1258/ar.2011.100429
PubMed Статья PubMed Central Google ученый
Пневмония | Амбулаторные клинические рекомендации | Отделение общей педиатрии | Кафедра педиатрии
Апрель 2014
Артикулы:
- Bradley JS, Byington CL, Shah SS, Alverson B, Carter ER, Harrison C, Kaplan SL, Mace SE, McCracken Jr.GH, Moor MR, St. Peter SD, Stockwell JA и Swanson JT. Ведение внебольничной пневмонии у младенцев и детей старше 3 месяцев: Руководство по клинической практике Общества педиатрических инфекционных болезней и Общества инфекционных болезней Америки. Клиническая инфекционная болезнь. 2011 июль. е1-е52.
- Детский госпиталь Сиэтла приобрел дорожную карту против пневмонии
- www.cdc.gov/flu
- Девитт М. Руководство по управлению проблемами PIDS и IDSA для внебольничной пневмонии у младенцев и детей раннего возраста.Американский семейный врач 2012, 86 (2): 196-202.
- Стаки-Шрок К., Хейс Б.Л. и Джордж К.М. Внебольничная пневмония у детей. Американский семейный врач 2012, 86 (7), 661-667.
Владелец темы: Молли Гроу, доктор медицины, магистр здравоохранения [email protected]
(прежний руководитель: Флоранс Ву, доктор медицины [email protected])
ЗАДАЧИ:
- Укажите критерии точного диагноза
- Укажите критерии госпитализации
- Краткое описание соответствующих возрастных методов лечения
- Сократить ненужные лабораторные исследования, рентгенографию и госпитализацию
- Профилактика осложнений внебольничной пневмонии
СВОДКА:
- Не следует регулярно получать лабораторные исследования или рентгенограммы у пациентов, находящихся в достаточно хорошем состоянии, чтобы лечить их в амбулаторных условиях.
- Высокие дозы амоксициллина являются терапией первой линии для всех детей (независимо от статуса иммунизации).
- Если возраст ≥ 5 лет, рассмотрите возможность дополнительного покрытия при атипичной пневмонии макролидом (например, азитромицином).
- Рассмотрите возможность быстрого тестирования на грипп, если есть подозрение на грипп у пациентов, которым требуется лечение в соответствии с рекомендациями CDC.
- Критерии включения
- ≥ 3 мес.
- Критерии исключения
- <3 месяцев
- С ослабленным иммунитетом
- Основное заболевание легких, кроме астмы
- С механической вентиляцией
- Основное нервно-мышечное заболевание
- Риск аспирационной пневмонии
- Осложненная пневмония (эмпиема, абсцесс легкого)
- Оценка
- Определение: Острая инфекция (обычно вирусная или бактериальная) паренхимы легких, приобретенная вне больницы
- Диагноз: Пневмония — это клинический диагноз, который ставится на фоне лихорадки, тахипноэ, повышенной работы дыхания, кашля и аномальных звуков легких при аускультации.
- Диагностическое обследование
- Выполните пульсоксиметрию.
- Рассмотрите возможность быстрого тестирования на грипп, если есть подозрение на грипп у пациентов, которым требуется лечение в соответствии с рекомендациями CDC (см. Таблицу 2).
- Не делайте рентгенограмму грудной клетки в плановом порядке. Рассмотрите возможность использования рентгена грудной клетки, если есть большая клиническая неопределенность, и визуализация повлияет на планы ведения (т. Е. Снизит потребность в антибиотиках).
- Если заболевание средней / тяжелой степени, перевод в больницу для дополнительного обследования
- Распоряжение
- Амбулаторное ведение больных рекомендуется при соблюдении ВСЕХ следующих критериев:
- Допуск PO
- Негипоксемический (> 90%)
- Работа дыхания нормальная или слегка повышенная
- Показания к госпитализации:
- Дыхательная недостаточность (см. Таблицу ниже)
- Гипоксемия (сатурация кислорода ≤90%)
- Возраст 3-6 месяцев
- Обезвоживание, рвота или непереносимость пероральных препаратов
- Подозреваемая или задокументированная инфекция MRSA
- Наличие сопутствующих заболеваний
- Непереносимость энтеральных жидкостей и / или обезвоживания
- Обеспокоенность относительно способности семьи соблюдать рекомендованную терапию, возвращаться для надлежащего последующего наблюдения или обращаться за неотложной помощью / получать доступ к ней
- Амбулаторное лечение
- При бактериальной пневмонии:
- У полностью и частично иммунизированных детей высокая доза амоксициллина 90 мг / кг, разделенная два раза в сутки, считается приемлемой терапией первой линии для амбулаторного лечения (примечание: терапия три раза в день предоставляется пациентам в SCH).
- У детей с аллергией на пенициллин можно назначить цефалоспорин 3-го поколения (цефподоксим 5 мг / кг каждые 12 часов, максимум 200 мг дети, 400 мг подростки) или клиндамицин (10 мг / кг / день каждые 8 часов). Можно назначить цефтриаксон внутримышечно ежедневно (75 мг / кг / день).
- Продолжительность лечения 10 дней.
- Если возраст ≥ 5 лет, подумайте о добавлении покрытия при атипичной пневмонии макролидом (например, азитромицин 10 мг / кг в первый день, 5 мг / кг в дни 2-5).
- Клиническое улучшение после приема антибиотиков обычно наблюдается через 48-72 часа.
- От гриппа: лечите противовирусными препаратами, если это необходимо в соответствии с рекомендациями CDC.
- Учитывая известную связь между гриппом и золотистым стафилококком, при подозрении на бактериальную суперинфекцию на фоне известной инфекции гриппа следует добавить клавуланат амоксициллина.
- При бактериальной пневмонии:
- Повторная оценка
Пациенты, у которых наблюдается ухудшение симптомов или отсутствие улучшения после 48-72 часов приема антибиотиков, считаются не отвечающими на лечение.В этой ситуации,- Сделайте рентген грудной клетки в двух проекциях.
- Переоценить потребность в госпитализации.
- Возьмите образец мокроты, если ребенок может откашливать.
- Учитывать резистентные бактерии или атипичные (грибковые, микобактериальные, паразитарные) патогены.
- Рассмотреть пневмонию, вызванную аспирацией инородного тела или внутренней обструкцией дыхательных путей.
- Прочие соображения
- Для детей в возрасте ≤ 2 лет следует рассматривать бронхиолит, а не пневмонию при наличии диффузных грубых звуков дыхания и / или хрипов.
- В дошкольной возрастной группе подавляющее большинство ВП является вирусным, поэтому антибиотики часто не показаны, и их следует использовать с осторожностью.
- Избегайте монотерапии макролидами (например, азитромицином) при ВП, поскольку она может быть недостаточной для Streptococcus pneumoniae .
- Тем не менее, рассмотрите возможность использования одного макролида при наличии явных признаков и симптомов атипичной пневмонии (симптомы> 3 дней, головная боль, нефокальное обследование, отсутствие болезни) у пациента ≥ 5 лет.
- Амбулаторное ведение больных рекомендуется при соблюдении ВСЕХ следующих критериев:
Признаки респираторного дистресс-синдрома
Противовирусная терапия при гриппе
Блок-схема
Успешное лечение некротической пневмонии у педиатрических пациентов
Некротическая пневмония — редкое серьезное осложнение пневмонии у детей. Мы представляем случай 20-месячной девочки с респираторным дистресс-синдромом, который позже был диагностирован как некротическая пневмония.В этой статье мы подчеркиваем роль изображений, таких как рентген грудной клетки, КТ грудной клетки и УЗИ легких, для диагностики, а также важность внутривенной антибиотикотерапии для лучшего результата.
1. Введение
Некротическая пневмония (НП) — серьезное осложнение пневмонии, характеризующееся прогрессирующим заболеванием у ранее здорового ребенка, несмотря на лечение антибиотиками. Наиболее частыми возбудителями, ассоциированными с НП у детей, являются Pneumococci и S.aureus [1]. Ведение пациентов с НП является сложной задачей, поскольку нет четких руководств, описывающих ведение НП. Основа лечения — поддерживающая терапия соответствующими антибиотиками. Хирургическое вмешательство может иметь значение, когда медикаментозное лечение не помогает [2].
2. Описание клинического случая
20-месячная девочка, поступившая в отделение неотложной помощи (ED) с прогрессирующим респираторным дистресс-синдромом и лихорадкой за 1 день до госпитализации. Вес 14 кг, температура тела 40 900 59 0 900 60 С, дыхание учащенное, без стридора и цианоза.Она уже лечилась у терапевта 5 дней назад с жалобами на жар, кашель и затрудненное дыхание, а также получала жаропонижающие и противовирусные препараты без значительного ответа. Ее мать отрицала фебрильные судороги в анамнезе, заявляя, что ранее она была здорова и ранее не страдала от этого заболевания. Она никогда не получала вакцины Streptococcus pneumoniae и Haemophilus influenzae типа b (Hib).
Образец крови был взят для анализа, когда пациент находился в отделении неотложной помощи, и включал полный анализ крови и основные электролиты.Лабораторные значения показали, что общее количество лейкоцитов составляет 10,100 мк мкл -1 , состоящее на 50% из сегментированных нейтрофилов. Гемоглобин был 10,2 г / дл, количество тромбоцитов 470,000 мк л -1 , а C-реактивный белок (CRP) 24 мг / л. Остальные лабораторные показатели были без особенностей.
Переднезадний (AP) вид рентгеновского снимка грудной клетки (CXR), полученного в радиологическом отделении, показал левую нижнедолевую пневмонию (рис. 1). После 5-дневной госпитализации клинические и лабораторные улучшения были значительными, поэтому ее родители попросили выписку по собственному желанию.
В первый день дома у нее ухудшились симптомы: жар и одышка. Родители отвезли ее обратно в реанимацию. По прибытии в реанимацию температура ее тела составляла 38,7 o ° C, частота дыхания — 52 раза в минуту, частота сердечных сокращений — 180 ударов в минуту. Она снова была госпитализирована, и лабораторные тесты показали повышенный уровень СРБ 96 мг / л и высокое количество лейкоцитов 21 400 μ l -1 . Сравнение ее лабораторных результатов показано в таблице 1.Второй рентгеновский снимок (рис. 2) был получен в радиологическом отделении. Передняя и боковая проекция продемонстрировали доминирование фокальной зоны консолидации в левой нижней доле. При фронтальном обзоре в левом поле легкого наблюдаются множественные небольшие просветы, подозрительные на возможную пневмонию с воздушной кавитацией или предполагаемые в сочетании с врожденной мальформацией легочных дыхательных путей (CPAM). По сравнению с предыдущим рентгеновским снимком грудной клетки (рис. 1) прозрачности не наблюдалось, возможно, пневмония с воздушной кавитацией. Во время госпитализации состояние ухудшилось, и на 8-й день ей последовало контрольное рентгенологическое исследование (рис. 3) в сочетании с ультразвуковым исследованием легких (рис. 4 и 5), показало множественные большие, заполненные воздухом полые образования. в левом легком.Плевральный выпот (транссудативный), утолщение плевры, неоднородная паренхиматозная эхоструктура и отсутствие пневмоторакса. В тот же день была проведена компьютерная томография грудной клетки без контраста, поскольку родитель отказался от введения контраста (рис. 5–7). КТ-изображения показали консолидацию с множественными полостями или пневматоцеле, соответствующую некротической пневмонии, плотность выпота в левую плевральную полость была <25 единиц Хаунсфилда (HU) и частичное коллапс левой верхней доли. Посев крови был стерильным, цитологический анализ не выявил злокачественных опухолевых клеток, окрашивание на кислые бациллы и GeneXpert также показали отрицательные результаты.Состояние пациента улучшалось при агрессивной внутривенной антибактериальной терапии меропенемом, амикацином и азитромицином. На третий день этого периода госпитализации пациент продемонстрировал значительное клиническое улучшение, включая исчезновение лихорадки и респираторного дистресса. Через семь дней ее выписали и посоветовали продолжить пероральную антибактериальную терапию. Она чувствовала себя хорошо и вернулась к своей обычной деятельности без каких-либо респираторных симптомов. Контрольная рентгенограмма грудной клетки была сделана через 6 месяцев после госпитализации и не выявила никаких отклонений (рис. 8).
| |||||||||||||||||||||||||||||||||||||||||||||||||
4
9021
3. Обсуждение
Некротическая пневмония (НП) относится к развитию некроза, разжижения и кавитации паренхимы легких инфекционными патогенами. Считается, что приблизительно 4% внебольничных пневмоний являются некротическими, хотя этот процент, по-видимому, увеличивается [3].Отсутствие кровоснабжения легких и бронхов может привести к девитализации паренхимы легких. Отсутствие кровоснабжения участков с недостаточной перфузией может привести к снижению доставки антибиотиков, что приведет к неконтролируемой инфекции и дальнейшему разрушению легочной ткани [4].
Некротическая пневмония обычно развивается в течение нескольких дней и проявляется остро с тяжелым сепсисом. Низкое количество лейкоцитов, кровавый кашель и гиперпирексия были обнаружены при визуализации свидетельств некроза тканей и микроабсцессов.Часто присутствует легочная гангрена; большие полости образуются при сращивании мелких абсцессов. В отличие от НП, абсцессы легких имеют тенденцию проявляться хронически с длительным анамнезом лихорадки и ночной потливости [5]. В этом случае у ребенка развиваются острые симптомы, которые проявляются в течение нескольких дней.
Радиология играет важную роль как в диагностике, так и в лечении осложнений пневмонии у детей. В качестве метода визуализации выбирают простую рентгенографию грудной клетки, в том числе при внебольничной пневмонии (ВП).С другой стороны, компьютерная томография (КТ) не является инструментом первой линии визуализации для детей с подозрением на неосложненную ВП. Его рассматривают при подозрении на осложнения или когда трудно отличить ВП от других заболеваний [6]. Ультрасонография легких (УЗИ) — это еще один вариант выбора с доступным портативным методом неионизирующего излучения, который используется для диагностики легочных патологий у детей. По сравнению с рентгеном и КТ, LUS имеет более высокую чувствительность и специфичность в диагностике ВП у педиатрических пациентов [7].
В случае НП часто требуется многопрофильная бригада педиатров-респираторов, детских или торакальных хирургов, а также консультации по инфекционным заболеваниям. Цели заключаются в том, чтобы контролировать и в конечном итоге обратить вспять патобиологические изменения, связанные с NP. К ним относятся предоставление дополнительного кислорода для снятия гипоксии, адекватное обезболивание для уменьшения плевритной боли, вызванной инфекцией, и улучшения вентиляции, проведение длительного курса антибактериальной терапии и уменьшение любого массового эффекта или внутригрудного давления путем слива газа и / или внутриплевральной жидкости [8] .Консервативная терапия основана на внутривенном (в / в) введении антибиотиков. Рекомендуемая терапия первой линии при тяжелой ВП без осложнений у детей — это пенициллин или ампициллин внутривенно, а затем необходимо будет включить антистафилококковые антибиотики, такие как оксациллин или флуклоксациллин. При подозрении на коинфекцию M. pneumoniae добавляют макролид, такой как внутривенный кларитромицин или азитромицин [1]. Помимо консервативной терапии, некоторые авторы рекомендуют проводить инвазивные процедуры только в том случае, если ребенок остается тяжелым и рецидивирующим, несмотря на соответствующую терапию антибиотиками [9].В этом случае мы проводим консервативную терапию пациенту с агрессивной внутривенной антибиотикотерапией меропенемом, амикацином и азитромицином, и результат был замечательным.
4. Заключение
Некротическая пневмония представляет собой редкое, но серьезное осложнение пневмонии у детей. Его следует заподозрить при пневмонии с прогрессирующим клиническим ухудшением, высокой лихорадкой и респираторным дистресс-синдромом, несмотря на адекватную антибактериальную терапию не менее 72 часов. LUS и CT представляют собой хорошо зарекомендовавшие себя методы оценки осложненной детской пневмонии.Не следует откладывать компьютерную томографию для подтверждения диагноза и лечения. Первоначально следует назначить консервативное лечение с дополнительным кислородом и внутривенным введением антибиотиков, а хирургическое и инвазивное лечение следует проводить, если ребенок остается серьезно болен и инфекция не поддается лечению.
Конфликт интересов
Авторы заявляют об отсутствии конфликта интересов.
Авторские права
Авторские права © 2020 Herlina Uinarni et al. Это статья в открытом доступе, распространяемая по лицензии Creative Commons Attribution License, которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии правильного цитирования оригинальной работы.
| Определение (MSH) | Воспаление любой части, сегмента или доли паренхимы легкого. |
| Определение (MEDLINEPLUS) | Пневмония — это инфекция одного или обоих легких.Многие микробы, такие как бактерии, вирусы и грибки, могут вызывать пневмонию. Вы также можете заразиться пневмонией при вдыхании жидкости или химического вещества. Люди, которым грозит самый высокий риск, старше 65 лет или младше 2 лет либо уже имеют проблемы со здоровьем. Симптомы пневмонии варьируются от легких до тяжелых. Немедленно обратитесь к врачу, если вы
Ваш врач будет использовать вашу историю болезни, медицинский осмотр и лабораторные анализы для диагностики пневмонии.Лечение зависит от того, какое у вас есть. Если причиной являются бактерии, могут помочь антибиотики. Если у вас вирусная пневмония, ваш врач может назначить противовирусное лекарство для ее лечения. Профилактика пневмонии всегда лучше, чем ее лечение. Существуют вакцины для предотвращения пневмококковой пневмонии и гриппа. Другие профилактические меры включают частое мытье рук и отказ от курения. NIH: Национальный институт сердца, легких и крови |
| Определение (NCI_NCI-GLOSS) | Сильное воспаление легких, при котором альвеолы (крошечные воздушные мешочки) заполнены жидкостью.Это может вызвать уменьшение количества кислорода, который кровь может поглотить из воздуха, вдыхаемого в легкие. Пневмония обычно вызывается инфекцией, но также может быть вызвана лучевой терапией, аллергией или раздражением легочной ткани вдыхаемыми веществами. Он может затрагивать часть или все легкие. |
| Определение (NCI) | Острое, острое и хроническое или хроническое воспаление, локально или диффузно поражающее паренхиму легких, вызванное инфекциями (вирусами, грибами, микоплазмами или бактериями), лечением (например,грамм. радиация) или воздействие (вдыхание) химических веществ. Симптомы включают кашель, одышку, лихорадку, озноб, боль в груди, головную боль, потливость и слабость. |
| Определение (CSP) | воспаление легких с уплотнением и экссудацией. |
| Концепции | Заболевание или синдром ( T047 ) |
| МСХ | D011014 |
| ICD10 | J18.9 |
| SnomedCT | 274103002, 155552002, 155558003, 2663 , 155548002, 60363000, 205237003, 233604007 |
| LNC | LP21407-9, MTHU020831, LA7465-3 |
| Английский | Пневмонит, пневмония, пневмония, пневмония неуточненная, пневмониты, пневмония БДУ, пневмония (диагноз), пневмония, пневмония БДУ, пневмония [заболевание / обнаружение], пневмония, воспаление легких, пневмония неуточненная, пневмония, воспаление легких, воспаление легких, воспаление Легкие, Воспаление, Легочные, Воспаления, Легкие, Воспаления, Легочные, Воспаление легких, Воспаление легких, Воспаление легких, Воспаление легких, Пневмония БДУ (расстройство), Воспаление легких, Воспаление легких, Пульмонит, ПНЕВМОНИЯ, Пневмония (расстройство), Пневмония (расстройство) , Пневмония (заболевание) [неоднозначно], пневмонит |
| Французский | PNEUMONIE, Застой легких, SAI, Pneumonite, Pneumonie SAI, Pneumopathie influenctieuse, Pneumonie |
| Португальский | ПНЕВМОНИЯ, Пневмонит NE, Пульмонит, Пневмония NE, Пульмония, Пневмония, Inflamação do Pulmão, Inflamação Pulmonar, Пневмонит |
| Испанский | NEUMONIA, Neumonía NEOM, Neumonía NEOM, neumonia, SAI (trastorno), пневмония NOS, neumonia, SAI, Pneumonía, Pulmonía, neumonía (Concepto no activo), neumonía (trastorno), neumonía, Neumónónía, Inflamacia |
| Немецкий | PNEUMONIE, Pneumonie NNB, Pulmonitis, Pneumonitis NNB, Pneumonie, nicht naeher bezeichnet, Lungenentzuendung, Pneumonie, Pneumonitis, Lungenentzündung |
| Итальянский | Infezione polmonare, Polmonite aspecifica, Infezione dei polmoni, Infezione polmonare aspecifica, Pneumonite, Infiammazione del polmone, Infiammazione polmonare, Polmonite |
| Голландский | pneumonie NAO, пневмонит NAO, пульмонит, Pneumonie, niet gespecificeerd, pneumonie, Pneumonie, Longontsteking, Pneumonitis |
| Японский | 肺炎 NOS, 肺 臓 炎, 肺 臓 炎 NOS, ハ イ エ ン NOS, ハ イ エ ン, ハ イ ゾ ウ エ ン NOS, ハ イ ゾ ウ エ ン, 肺炎 |
| Шведский | Воспаление легких |
| Чешский | pneumonie, Pneumonie, Pulmonitida, Pneumonie NOS, Pneumonitida NOS, zápal plic, zánět plic |
| Финский | Кеухкокууме |
| Русский | ПНЕВМОНИЯ, ПНЕВМОНИЯ |
| Корейский | 상세 불명 의 폐렴 |
| Хорватский | ПНЕВМОНИЯ |
| Польский | Zapalenie płuc |
| Венгерский | пневмония, пневмонит k.м.н., пневмония к.м.н., пульмонит |
| Норвежский | Pneumoni, Lungebetennelse |
Хроническая пневмония (не туберкулез) — консультант по инфекционным заболеваниям
ОБЗОР: Что нужно знать каждому практикующему врачу
Вы уверены, что у вашего пациента хроническая пневмония? Что вы должны ожидать найти?
Хроническая пневмония — это легочный паренхиматозный процесс, который может быть инфекционным или неинфекционным и длится в течение нескольких недель или месяцев, а не дней.Хроническая пневмония проявляется аномальными рентгенологическими данными грудной клетки и хроническими или прогрессирующими легочными симптомами. Как и в случае со многими причинами пневмонии, нет единого симптома, общего для всех этиологий. Неспецифические и конституциональные симптомы, такие как лихорадка, озноб и недомогание, могут проявляться рано и сопровождаются прогрессирующей анорексией и потерей веса, указывающими на хроническое заболевание. Легочные симптомы могут появиться на ранней стадии, но часто появляются позже в ходе болезни. У любого пациента с хроническим заболеванием и неспецифическими конституциональными жалобами, у которого развиваются легочные симптомы, включая любой новый или постоянный кашель, выделение мокроты, кровохарканье, боль в груди (особенно плевритную боль) или одышку, следует рассматривать возможность хронической пневмонии.
Поскольку респираторные симптомы хронической пневмонии неспецифичны, важным ключом к этиологическому диагнозу хронической пневмонии является наличие внелегочных данных. Например, характерные кожные поражения часто встречаются у пациентов с кокцидиоидомикозом, бластомикозом или паракокцидиоидомикозом. Наличие в анамнезе хронической пневмонии с постоянной головной болью и обнаружениями очаговых черепных нервов должно вызывать подозрение на туберкулез, криптококкоз или кокцидиоидомикоз. Точно так же поиск других результатов, включая моноартикулярный или полиартикулярный артрит, полиартралгию или локализованную болезненность костей, может указывать на системный васкулит или саркоидоз.Наличие очаговых неврологических признаков и симптомов, указывающих на объемное поражение, должно привести к рассмотрению хронического гнойного заболевания легких, вызванного видами Nocardia, или смешанной аэробной и анаэробной бактериальной пневмонии.
Физические данные обычно не помогают дифференцировать конкретные причины хронической пневмонии. Результаты осмотра грудной клетки могут быть нормальными или указывать на признаки местной консолидации. Свистящее дыхание может наблюдаться у пациентов с этиологией, вызывающей как пневмонию, так и астму, такими как внешний аллергический альвеолит, аллергический бронхолегочный аспергиллез или аллергический ангиит и гранулематоз (синдром Черга-Стросса).Наличие кожных поражений может указывать на диссеминированное грибковое заболевание и может быть особенно полезным, если принимать его вместе с точным клиническим и эпидемиологическим анамнезом. Клубнище и / или цианоз могут наблюдаться у пациентов с хроническими симптомами, у которых имеется выраженное легочное заболевание. Аденопатия с гепатоспленомегалией или без нее может указывать на диссеминированный инфекционный или воспалительный процесс, такой как гистоплазмоз, туберкулез или саркоидоз.
Как у пациента развилась хроническая пневмония? Каков был первичный источник распространения инфекции?
Большинство случаев хронической пневмонии инфекционной этиологии возникает в результате вдыхания организмов в аэрозольной форме или аспирации перорального содержимого.Поскольку это связано с неинфекционными причинами синдрома хронической пневмонии, легкие могут быть основной мишенью заболевания (например, саркоидоз, гиперчувствительный пневмонит), или легкие могут быть просто «невинными свидетелями» системного заболевания (например, ревматоидного артрита, системная красная волчанка, смешанное заболевание соединительной ткани).
Знание демографии и соответствующей эпидемиологии является ключом к попытке сузить фокус внимания на потенциальных этиологических агентах при определении конкретной причины хронической пневмонии.Возраст, пол и раса могут играть важную роль в развитии хронической пневмонии.
Возраст важен, поскольку он может предрасполагать к аспирации, связанной с хроническими основными заболеваниями, такими как инсульт, недоедание и хроническая неподвижность.
Пол играет важную роль при некоторых хронических пневмониях. Например, легочный лимфангиолейомиоматоз — редкое неопластическое заболевание, которое встречается почти исключительно у подростков и молодых взрослых женщин.Напротив, легочный паракокцидиоидомикоз чаще всего встречается у взрослых мужчин.
Расовые и генетические факторы все чаще признаются важными предрасполагающими факторами, связанными с тяжелыми проявлениями заболеваний, вызванными различными патогенами. Например, хронический полостной туберкулез легких чаще встречается среди афроамериканцев; диссеминированный кокцидиоидомикоз гораздо чаще встречается у афроамериканцев и представителей других темнокожих рас. И наоборот, хронический полостной гистоплазмоз гораздо более вероятен у пожилых мужчин европеоидной расы с хроническим заболеванием легких в анамнезе.
Род занятий и увлечения также важны при обследовании этих пациентов. Например, туберкулез — важное соображение среди медицинских работников, заключенных и недавних иммигрантов из регионов с высокой заболеваемостью. Кокцидиоидомикоз — важное соображение среди собирателей горных пород, лаборантов, археологов, проводящих раскопки, и строительных рабочих, подвергающихся воздействию пыли пустыни в эндемичных районах; гистоплазмоз — важное обстоятельство у людей, подвергшихся воздействию насестов голубей, скворцов или летучих мышей, или у тех, кто убирает старые курятники с грязными полами; а бластомикоз — важная проблема для работников лесного хозяйства, операторов тяжелого оборудования, туристов и охотников из эндемичных районов.
Путешествие также является важным фактором, и подробная история путешествий может пролить свет на потенциальную этиологию хронической пневмонии. Очевидно воздействие на районы, эндемичные для определенных грибковых патогенов, таких как Coccidioides spp, Histoplasma capsulatum, Blastomyces dermatitidis и Cryptococcus gattii. Паракокцидиоидомикоз (вызванный Paracoccidioides brasiliensis) следует рассматривать только у лиц, которые жили в Мексике, а также в Центральной и Южной Америке. Пациентам, которые жили или посещали сельскую местность Юго-Восточной Азии, особенно тех, кто был подвержен воздействию районов выращивания риса, следует учитывать хроническую пневмонию, вызванную Penicillium marneffei или Burkholderia pseudomallei.Среди тех, кто посещает Юго-Восточную Азию или Филиппины с историей потребления сырых или частично приготовленных моллюсков и хроническими легочными симптомами, следует учитывать парагонимоз, вызванный Paragonimus westermani.
Туберкулез легких все чаще ассоциируется с бездомностью, алкоголизмом, ВИЧ-инфекцией и группами иммигрантов. Алкоголизм может быть связан с аспирационной пневмонией и хронической грамотрицательной бактериальной пневмонией или смешанной аэробной / анаэробной хронической некротической пневмонией.Внутривенное (в / в) употребление наркотиков может быть связано с эндокардитом трикуспидального клапана и связанной с ним септической тромбоэмболией легочной артерии, которая может быть начальным проявлением синдрома хронической пневмонии. Более того, употребление крэк-кокаина было связано с облитерирующим бронхиолитом и пневмонией, эозинофильным заболеванием легких и интерстициальным пневмонитом.
Хроническая пневмония также может быть связана с воздействием назначенных фармацевтических агентов. Существует более 100 фармацевтических агентов, связанных с острыми и хроническими легочными симптомами.К числу наиболее вероятных причин хронического заболевания легких относятся цитотоксические агенты, такие как блеомицин, бусульфан, циклофосфамид и метотрексат. Подробный анамнез недавнего воздействия лекарств имеет важное значение для определения вероятного возбудителя синдрома хронической пневмонии, связанной с лекарственными средствами.
Какие люди подвержены большему риску развития хронической пневмонии?
Хроническая и / или рефрактерная пневмония особенно распространена среди пациентов с продвинутой стадией ВИЧ и другими состояниями, связанными с нарушением иммунитета хозяина, например, у пациентов, получающих терапию высокими дозами глюкокортикоидов, цитотоксическую терапию, трансплантацию гемопоэтических стволовых клеток и органов, хронические гранулематозные заболевания и другие наследственные заболевания. нарушения иммунной функции.
Пациенты с хронической обструктивной болезнью легких и диабетом подвергаются более высокому риску развития осложнений хронической пневмонии, включая хроническую пневмонию и хроническую полостную болезнь.
Пациенты с хронической обструктивной болезнью легких (ХОБЛ) предрасположены к хроническому фиброзно-полостному гистоплазмозу и комплексному заболеванию легких Mycobacterium avium. Структурные заболевания легких, такие как бронхоэктазы, эндобронхиальные поражения и эндобронхиальные поражения, могут предрасполагать к хронической пневмонии.
Другие соображения включают недавние проблемы с зубами, манипуляции с ротовой полостью, нарушения глотания, связанные с неврологическими и пищеводными расстройствами, судорожные расстройства, недавнюю анестезию, чрезмерное употребление алкоголя и любые расстройства, приводящие к бессознательному состоянию.
Когда эти условия и обстоятельства принимаются во внимание для определения предрасполагающих факторов среди пациентов с синдромом хронической пневмонии, возможен вдумчивый подход к оценке этих пациентов.Однако на сегодняшний день наиболее важными предрасполагающими состояниями являются лежащие в основе заболевания легкие (включая, в частности, хроническое обструктивное заболевание легких и хроническое интерстициальное заболевание легких, с фиброзом или без него) и ятрогенная иммуносупрессия.
Остерегайтесь: существуют другие заболевания, которые могут имитировать хроническую пневмонию:
Строго говоря, многие случаи хронической пневмонии не вызваны инфекционным агентом. Соответственно, когда кто-то встречает пациента, у которого кажется вероятным хроническая пневмония, дифференциальный диагноз обязательно будет широким и должен включать как инфекционную, так и неинфекционную этиологию.Заболевания, которые могут имитировать инфекционные причины хронической пневмонии, разнообразны. Среди наиболее распространенных состояний — первичная или метастатическая карцинома, лимфома, саркоидоз, амилоидоз, синдромы системного васкулита, химические вещества, фармацевтические препараты, радиация, рецидивирующая легочная эмболия, обструкция бронхов с ателектазом и гиперчувствительный пневмонит. Другие причины включают идиопатическую хроническую организующую пневмонию / облитерирующий бронхиолит с организующейся пневмонией (COP / BOOP), хроническую интерстициальную пневмонию, включая фиброзный альвеолит и различные формы диффузной интерстициальной пневмонии, альвеолярный протеиноз, синдром Гудпастура и лимфангиолейомиоматоз.
Какие лабораторные исследования следует заказать и что ожидать?
Результаты соответствуют диагнозу
Регулярные лабораторные исследования дают важные ключи к диагностике хронической пневмонии. Панцитопения может указывать на диссеминированный гистоплазмоз, метастатическую опухоль или милиарный туберкулез. Изолированная анемия обычно связана с хронической пневмонией и не особенно помогает в установлении причины. Нормальное количество лейкоцитов не исключает инфекции, и, в частности, хроническая грибковая пневмония может быть связана с нормальным или минимально повышенным количеством лейкоцитов.Лейкопения или лимфопения должны вызывать подозрение на сопутствующую ВИЧ-инфекцию, а также соответствуют диагнозу саркоидоза, системной красной волчанки и гистоплазмоза. Лейкоцитоз с преобладанием полиморфно-ядерных клеток свидетельствует о бактериальной инфекции, но не является ее диагностическим признаком.
Обычные лабораторные тесты, измеряющие функцию органов, могут предоставить более полезную информацию. Необходимо выполнить тесты печени, включая билирубин, щелочную фосфатазу и анализ гепатоцеллюлярных ферментов, которые могут предоставить доказательства гранулематозного гепатита (особенно наблюдаемого при микобактериальных и грибковых инфекциях).Повышение уровня этих ферментов может указывать на системное заболевание, затрагивающее несколько органов. Неинфекционные состояния, которые приводят к результатам, согласующимся с гранулематозным гепатитом, включают саркоидоз, васкулиты, опухоли и некоторые лимфопролиферативные заболевания. Тесты с повышенной функцией почек могут быть полезны при диагностике состояний, связанных с полиорганной дисфункцией. Следует проводить анализ мочи с особым вниманием к мочевому осадку, так как он может предоставить информацию о повреждении почек и повреждении клубочков или канальцев.Другие рутинные исследования, которые могут быть полезны для подтверждения диагноза хронической пневмонии, включают определение общего сывороточного белка и количественного сывороточного иммуноглобулина. Они особенно полезны для точного диагноза общего вариабельного иммунодефицитного расстройства, связанного с гипогаммаглобулинемией.
C-реактивный белок и скорость оседания эритроцитов (СОЭ) также могут быть полезными исследованиями. Оба этих анализа обычно чаще встречаются у пациентов с хронической пневмонией, но это неспецифические отклонения.В этой ситуации также могут быть полезны серологические тесты на заболевания соединительной ткани, включая антиядерные антитела (ANA), ревматоидный фактор и цитоплазматические аутоантитела против нейтрофилов (C-ANCA и P-ANCA). Наконец, ангиотензин-превращающий фермент (АПФ) — полезный, но неспецифический анализ с повышенными уровнями при некоторых гранулематозных заболеваниях, включая саркоидоз.
Результаты, подтверждающие диагноз
Выделение путем культивирования характерного микроорганизма в соответствующих клинических условиях обычно является диагностикой этиологии хронической пневмонии.Посевы мокроты, образцы, полученные с помощью бронхоскопии (БАЛ и / или трансбронхиальная биопсия), и образцы биопсии открытого легкого на обычные, грибковые, микобактериальные и атипичные патогены (легионелла и др.), Как правило, наиболее полезны. Анаэробные культуры из откашливаемой мокроты и образцов, полученных с помощью бронхоскопии, менее надежны и часто вводят в заблуждение. Другие культуры, которые могут предоставить полезную информацию, включают обычные, анаэробные, грибковые и кислотоустойчивые культуры из плевральной жидкости, если они есть.Посев крови обычно отрицательный у пациентов с синдромом хронической пневмонии, за исключением пациентов с правосторонним эндокардитом и септической тромбоэмболией легочной артерии. Иногда посев ткани костного мозга, печени или лимфатических узлов может привести или подтвердить диагноз хронической пневмонии у пациентов с гистоплазмозом, криптококкозом и другими грибковыми инфекциями, такими как бластомикоз и кокцидиоидомикоз.
Окрашивание по Граму, специальные препараты против грибков и микобактерий, а также специальные гистологические окрашивания важны для установления предположительного диагноза до получения данных о культуре.Например, надлежащим образом полученная отхаркивающая мокрота выявляет обильные нейтрофилы и плеоморфные, грамположительные, грамотрицательные и / или грамположительные бактериальные организмы, соответствующие смешанной аэробно-анаэробной инфекции легких в сочетании с полостным поражением на простом рентгеновском снимке грудной клетки или КТ грудной клетки явно указывает на смешанный аэробно-анаэробный абсцесс легкого. Точно так же нитчатые палочки с грамм-переменной на респираторном образце указывают на инфекцию, вызванную видами Nocardia. Обнаружение широких почкующихся дрожжей на препарате гидроксида калия в образце откашливаемой мокроты является убедительным доказательством бластомикоза в соответствующих клинических условиях.
Диагностика, не основанная на культуре, может быть очень полезной в этой настройке. В частности, анализ галактоманнана (GM) на Aspergillus может проводиться с сывороткой или бронхоальвеолярным лаважом (BAL), и положительный тест убедительно свидетельствует о диагнозе инвазивного аспергиллеза у соответствующего хозяина, особенно у пациентов с гематологическими злокачественными новообразованиями и / или трансплантацией стволовых клеток. реципиенты, другие пациенты с ослабленным иммунитетом, включая реципиентов трансплантата легких, и другие пациенты, получающие ятрогенную иммуносупрессию.
Среди пациентов с хронической обструктивной болезнью легких, неоплазией легких, бронхоэктазами и интерстициальными заболеваниями легких чувствительность теста относительно низкая. Тем не менее, положительный результат анализа на аспергилл-галактоманнан (ГМ) обычно рассматривается как свидетельство предполагаемого инвазивного легочного аспергиллеза в сочетании с достоверными рентгенографическими данными, полученными на рентгенограмме грудной клетки или КТ грудной клетки. Другие серологические тесты, имеющие значение для этих пациентов, включают антиген Histoplasma в моче и сыворотке, антиген Blastomyces в моче и сыворотке и серологию Coccidioides (множественные тесты).Для каждого из состояний положительный результат анализа указывает на инвазивное грибковое заболевание, хотя существует значительная перекрестная реактивность между анализами антигенов Histoplasma и Blastomyces, и эти тесты следует интерпретировать в свете существующих клинических, эпидемиологических и рентгенологических данных.
Какие визуальные исследования будут полезны при постановке или исключении диагноза хронической пневмонии?
Обычные рентгенограммы грудной клетки у пациентов с хронической пневмонией почти всегда не соответствуют норме.При отсутствии типичных рентгенографических результатов на рентгенограмме грудной клетки, КТ или МРТ грудной клетки трудно поставить диагноз этого заболевания. Рентгенологические отклонения, обнаруживаемые у пациентов с хронической пневмонией, очень разнообразны. Как уже отмечалось, инфильтрат того или иного типа присутствует практически всегда, но может варьироваться от очаговых инфильтратов с бронхопневмонией, дольчатой консолидации, инфильтратов с легочной кавитацией, инфильтратов с легочной кавитацией, инфильтратов, связанных с одним или несколькими плотными, четко очерченными легочными узлами, и инфильтратов, связанных с хроническая диффузная легочная инфильтрация с фиброзом или без него.
Пациенты с хронической пневмонией и пятнистыми инфильтратами или долевыми уплотнениями могут быть проявлением смешанной аэробной и анаэробной инфекции. Типичными примерами являются некротическая пневмония, вызванная Pseudomonas aeruginosa, Staphylococcus aureus, Nocardia spp, Actinomyces spp, бластомикоз, криптококкоз и паракокцидиоидомикоз. Некротическая пневмония, связанная с легочной кавитацией, часто является проявлением абсцесса легкого, осложняющей аспирационную пневмонию, вызванную смешанными аэробными и анаэробными бактериями, туберкулезом, другими нетуберкулезными микобактериальными инфекциями, хроническим полостным гистоплазмозом, бластомикозом, нокардиозом, кокцидиоидомикозом и некоторыми другими неинфекционными состояниями. как ANCA-положительный микрососудистый ангиит, бронхогенная карцинома и лимфома.
Узловая болезнь легких часто является проявлением грибковой или микобактериальной инфекции и является типичным проявлением криптококкоза, гистоплазмоза, кокцидиоидомикоза, туберкулеза и отдельных нетуберкулезных микобактерий.
Диффузные легочные инфильтраты с фиброзом или без него часто связаны со следующими неинфекционными состояниями: саркоидоз, гиперчувствительный пневмонит, аллергический ангиит и гранулематоз, альвеолярный протеиноз, идиопатический фиброз легких и лучевой пневмонит
Среди инфекционных заболеваний, вызывающих хроническое интерстициальное заболевание, большинство связано с гранулематозной инфекцией, вызванной диссеминированным гистоплазмозом, бластомикозом, кокцидиоидомикозом и диссеминированной микобактериальной инфекцией.
Стоимость визуализационных исследований значительно различается, но, в целом, стоимость рутинной PA и боковой рентгенографии грудной клетки является наименее дорогостоящей и составляет около 370 долларов. Средняя стоимость рутинной компьютерной томографии грудной клетки с контрастом или без него составляет от 1500 до 2500 долларов. КТ высокого разрешения, которое обычно не требуется при обследовании пациента с хронической пневмонией, стоит дороже. МРТ, которая обычно мало что добавляет к обследованию пациента с хронической пневмонией, имеет среднюю стоимость от 2700 до 3000 долларов для исследований, ограниченных грудной клеткой.
Какие консультационные услуги или услуги были бы полезны для постановки диагноза и оказания помощи в лечении?
Если вы решите, что у пациента хроническая пневмония, какие методы лечения вам следует начать немедленно?
Если у пациента с хронической пневмонией нет возможности собрать адекватные образцы мокроты, то для получения глубокого (бронхоскопического) образца наиболее полезен пульмонолог. Реже для получения ткани из открытой биопсии легкого требуется торакальный хирург, часто с использованием процедуры тораскопической хирургии с использованием видео (VATS).Специалист по инфекционным заболеваниям может быть очень полезен при рассмотрении менее распространенных диагнозов, особенно тех, которые не очевидны после рутинных диагностических исследований.
Для большинства пациентов с хронической пневмонией это состояние не требует неотложной медицинской помощи. Соответственно, до начала противомикробной терапии обычно есть время для установления предположительного диагноза. Таким образом, пациенту с клиническим диагнозом хронической пневмонии, основанным на симптомах и аномальных исследованиях изображений, следует по возможности немедленно пройти исследование откашливаемой мокроты.Обычные, кислотоустойчивые мазки и мазки на грибок должны быть получены на имеющихся образцах.
Если пациенты не могут получить достоверный образец мокроты, то бронхоскопия обычно необходима как наиболее эффективное средство установления диагноза. Респираторная изоляция необходима пациентам с инфильтратом и кавитацией верхней доли или пациентам с заболеванием, совместимым с туберкулезом легких. Для других условий изоляция не требуется. У пациентов из эндемичных районов требуется проведение анализов на антиген Histoplasma в моче, антиген Blastomyces и сыворотку на антитела к Coccidioides до получения результатов откашливания мокроты и / или результатов бронхоскопии.
Преследуя конкретный диагноз, многие врачи предпочитают начать эмпирическую терапию более распространенных бактериальных патогенов. Разумны антибактериальные агенты с активностью против широкого спектра распространенных аэробных и анаэробных бактерий, связанных с хронической пневмонией. Таким образом, выбор агентов, таких как ампициллин / сульбактам или пиперациллин / тазобактам, совместно вводимых с ванкомицином или нафциллином, является обычным начальным подходом. Некоторые рекомендуют добавлять метронидазол, когда есть серьезные подозрения на анаэробную пневмонию, но использование пенициллина расширенного спектра действия в сочетании с ингибитором бета-лактамазы обеспечивает превосходное анаэробное покрытие в большинстве случаев.Цефтриаксон плюс метронидазол или клиндамицин являются альтернативой для пациентов, которым пенициллин не подходит. Если грибковый патоген вероятен на основании эпидемиологии пациента и статуса риска, может быть назначена эмпирическая противогрибковая терапия вориконазолом, итраконазолом или позаконазолом, если есть подозрение на аспергиллез, бластомикоз, кокцидиоидомикоз или гистоплазмоз.
При подозрении на нетуберкулезное микобактериальное заболевание эмпирическая терапия нетуберкулезной инфекции требует значительных знаний истории болезни пациента; например, наличие в анамнезе инфекции Mycobacterium avium у пациента с продолжающейся иммуносупрессией может потребовать повторного начала терапии, направленной на этот организм.
1. Противоинфекционные средства
Если я не уверен, какой патоген вызывает инфекцию, какое противоинфекционное средство мне следует заказать?
Хроническая пневмония, как правило, не требует неотложной медицинской помощи, и у клинициста есть достаточно времени, чтобы провести разумную оценку, прежде чем принимать решение о конкретном лечении. В большинстве случаев эмпирическая терапия начинается после проведения адекватных диагностических исследований. При подозрении на аспирационную пневмонию, вызванную смешанными аэробными и анаэробными бактериями, часто используется комбинация пиперциллин / тазобактам или ампициллин / сульфабактам плюс ванкомицин или нафциллин.К этой схеме можно добавить метронидазол, если требуется более широкий анаэробный охват.
Для пациентов с другими подозреваемыми бактериальными патогенами лечение должно основываться на результатах окрашивания по Граму или других данных, которые позволяют понять этиологический агент. Например, образец мокроты, выявляющий скопления большого количества грамположительных кокков, должен привести к назначению ванкомицина. И наоборот, если грамотрицательные бациллы являются доминирующими организмами, тогда будет разумным использование пиперциллина / тазобактама, цефепима или цефтазодина.Если есть подозрение на инфекцию, вызванную бактериями более высокого порядка, такими как Nocardia, на основании клинических обстоятельств или результатов анализа респираторных образцов ветвящихся нитевидных палочек с грамм-переменными величинами, тогда начальная терапия сульфаметоксазолом плюс другой агент, такой как линезолид, моксифлоксацин или цефтриаксон, разумно. Если респираторные образцы обнаруживают дрожжевые формы, совместимые с Cryptococcus, Histoplasma, Blastomyces или Coccidioides, то азол, такой как флуконазол или итраконазол, вероятно, является лучшим эмпирическим выбором.
Для пациентов с образцами дыхательных путей, выявляющими кислотоустойчивые организмы, пациента следует поместить в респираторную изоляцию и начать терапию с использованием четырех препаратов рифампицином, изониазидом, пьярзинамидом и этамбутолом до подтверждения наличия микобактерий M. tuberculosis или нетуберкулезных микобактерий. В таблице I перечислены агенты, которые обычно вызывают хроническую пневмонию.
Таблица I.
| Организм | Первичная терапия | Альтернативная терапия |
|---|---|---|
| Бактериальный | ||
| Смешанные аэробные / анаэробные бактерии | Пиперациллин / тазобактам 3.375 г в / в каждые 6 часов или ампициллин / сульбактам 1,5–3 г в / в каждые 6 часов. При подозрении на S aureus можно добавить ванкомицин или нафциллин | Цефтриаксон 1-2 г / сут плюс метронидазол 500 мг три раза в день. При подозрении на S aureus можно добавить ванкомицин или нафциллин |
| Actinomyces spp | Ампициллин 4-8 г в день или пенциллин G 10-20 миллионов единиц в день в / в в течение 4 недель, затем перорально Pen VK 2-4 г в день 3-6 недель | Цефтриаксон, доксициклин, клиндамицин или эритромицин |
| Nocardia spp | Триметоприм / сульфаметоксазол плюс имипенем | Имипенем плюс амикацин; линезолид плюс фторхинолон |
| Rhodococcus equi | Азитромицин, левофлоксацин или рифампицин (используйте 2 препарата) | Ванкомицин или имипенем плюс левофлоксацин, азитромицин или рифампицин |
| Burkholderia pseudomallei | Цефтазидим или имипенем в течение 10-14 дней, затем перорально TMP / SMX 5 мг / кг 2 раза в день плюс доксициклин 100 мг 2 раза в день в течение 3 месяцев | |
| Микобактерии | ||
| Mycobacteria tuberculosis | Изониазид 300 мг / день, рифампин 600 мг / день, этамбутол 15 мг / кг / день и пиразинамид 2 г / день в течение 8 недель, затем изониазид и рифампицин в течение 18 недель | (M tb, устойчивый к изониазиду): рифампицин, этамбутол, пиразинамид и фторхинолон в течение 6 месяцев |
| M kansasii | Изониазид 300 мг / день, рифампицин 600 мг / день и этамбутол 15 мг / кг / день в течение 18 месяцев | Кларитромицин 500 мг 2 раза в день плюс рифампин плюс этамбутол в течение 18 месяцев |
| Мавий комплекс | Кларитромицин 500 мг 2 раза в день или азитромицин 250 мг / день плюс этамбутол 15 мг / кг / день плюс рифампицин 600 мг / день.Можно ежедневно добавлять стрептомицин или амикацин к комбинированной схеме | Моксифлоксацин 400 мг / день можно назначать вместо азитромицина или кларитромицина при плохой переносимости |
| Грибы | ||
| Aspergillus spp | Вориконазол 6 мг / кг каждые 12 часов X 2 нагрузки, затем 4 мг / кг каждые 12 часов или вориконазол 200 мг перорально 2 раза в день. Эхинокандин может быть добавлен в качестве дополнительной терапии в более тяжелых случаях | Позаконазол 400 мг перорально 2 раза в день, липид AmB 3-5 мг / кг / день или эхинокандин (каспофунгин 70 мг / день, микафунгин 150 мг / день или анидулафунгин 200 мг / день) |
| Blastomyces dermatitdis | Итраконазол 200 мг перорально 2 раза в день; липид AmB 3-5 мг / кг в день для более тяжелых случаев | Флуконазол 800 мг / сут, вориконазол 200 мг перорально 2 раза в день, кетоконазол 400 мг перорально 2 раза в день или позаконазол 400 мг перорально 2 раза в день |
| Coccidioides spp | Флуконазол 400 мг / сут, итраконазол 200 мг два раза в день, или АМВ на основе липидов 3-5 мг / кг ежедневно | Позаконазол 400 мг перорально 2 раза в день |
| Cryptococcus spp | Флуконазол 400 мг / день или АМВ на основе липидов 3-5 мг / кг / день x 2 недели для тяжелых случаев, затем переходите к флуконазолу | Вориконазол 200 мг перорально 2 раза в день или позаконазол 400 мг перорально 2 раза в день |
| Гистоплазмоз капсульный | Итраконазол 200 мг перорально 2 раза в день или АМВ на основе липидов, 3-5 мг / кг / день x 2 недели для тяжелых случаев, затем переход на итраконазол | Позаконазол 400 мг перорально 2 раза в день или флуконазол 800 мг / день |
| Paracoccidioides brasiliensis | TMP / SMX 800 мг / 160 мг 2-3 раза в день в течение 30 дней, в течение 18-24 месяцев ИЛИ итраконазол 200 два раза в день перорально в течение 6-18 месяцев ИЛИ AmB 1.Общая доза 5-2 г, затем итраконазол перорально | Кетоконазол 200-400 мг в день ИЛИ вориконазол 200 мг перорально 2 раза в день ИЛИ позаконазол 400 мг перорально 2 раза в день в течение 6-18 месяцев |
| Споротрикс комплекс | АМБ на основе липидов 3-5 мг / кг / день или обычный АМБ 0,6-1,0 мг / кг в день (до 6 недель), затем итраконазол 200 мг 2 раза в день в течение 12 месяцев | Итраконазол 200 мг перорально 2 раза в месяц в течение 12 месяцев для менее тяжелых случаев |
| Scedosporium spp | Вориконазол 4 мг / кг каждые 12 часов в / в или 200 мг перорально 2 раза в день | Позаконазол 400 мг перорально 2 раза в день или итраконазол 200 мг перорально 2 раза в день |
| Формы для разрушения | Вориконазол 4 мг / кг каждые 12 часов в / в или 200 мг перорально 2 раза в сутки | Позаконазол 400 мг перорально 2 раза в день или итраконазол 200 мг перорально 2 раза в день |
| Паразиты | ||
| Dirofilaria immitis | Хирургическое иссечение, без эффективных препаратов | |
| Echinococcus granulosus | Альбендазол 400 мг перорально 2 раза в день в течение 28 дней | |
| M bancrofti, B malayi | Диэтилкарбамазин (DEC) 6 мг / кг d X 14d плюс доксициклин 100-200 мг / день x 6-8 недель | Альбендазол плюс ДЭК плюс доксициклин в течение 6 недель |
| Paragonimus westermani | Празиквантел 25 мг / кг в банке, внутр. Х 2 дня | Триклабендазол 10 мг / кг перорально 2 дозы в течение 24 часов |
| Простейшие | ||
| Entameoba histolytica | Метронидазол 750 мг внутривенно три раза в день или тинидазол 2 г / день х 5 дней, затем перорально парамомицин 25-35 мг / кг / день перорально в течение 7 дней или перорально йодохинол 650 мг три раза в день в течение 20 дней |
2.Далее перечислите другие ключевые терапевтические методы.
В дополнение к антимикробной терапии существует несколько других потенциальных вмешательств, которые могут быть полезными для пациентов с хронической пневмонией. Главным среди этих вариантов является использование терапевтической бронхоскопии и хирургии. Терапевтическая бронхоскопия может иметь значение у пациентов с обильными выделениями, у которых легочный туалет может быть облегчен с помощью бронхоскопии в сочетании с физиотерапией грудной клетки. Хирургия играет ограниченную роль в лечении хронической пневмонии.Лобэктомия или пневмонэктомия могут рассматриваться среди пациентов с хронической обструктивной пневмонией, множественными абсцессами или обширным абсцессом, охватывающим всю долю или легкое, а также среди пациентов с нефункцией доли или легкого из-за обширной инфекции. Хирургия также может иметь значение у пациентов с реактивной плеврой или большим плевральным выпотом, приводящим к рестриктивному заболеванию легких. В этих ситуациях удаление плеврального выпота и / или декортикация реактивной ткани плевры может привести к значительному улучшению легочной функции.
Использование кортикостероидов для лечения хронической пневмонии вызывает споры. Если причиной заболевания является инфекционный агент, в частности бактерия или грибок, глюкокортикоиды обычно не назначаются. Однако некоторые эксперты рекомендуют короткий курс глюкокортикоидов для пациентов с запущенным гистоплазмозом легких, туберкулезом и криптококкозом с тяжелым респираторным заболеванием. Стероиды обычно являются частью рутинного лечения отдельных пациентов с неинфекционными причинами хронической пневмонии, такими как саркоидоз, хроническое интерстициальное заболевание легких, ANCA-положительный микрососудистый ангиит и хроническая организующаяся пневмония.Другие нестероидные иммунодепрессанты, такие как азатиоприн и циклофосфамид, могут играть роль в лечении пациентов с легочным васкулитом и паренхиматозным заболеванием легких.
Какие осложнения могут возникнуть в результате хронической пневмонии?
Что вы должны рассказать семье о прогнозе пациента?
Смерть в результате нелеченой хронической пневмонии наблюдается среди пациентов с ограниченным доступом к медицинской помощи и на поздних стадиях заболевания, а также среди тех, у кого развивается массивное кровохарканье.Чаще может развиться истощение с истощением, обострение хронической болезни легких, пневмоторакс, эмпиема и кровохарканье от легкой до умеренной степени.
Задержка в диагностике и обширное многодолевое заболевание являются важными факторами, связанными с неблагоприятным исходом, включая смерть. Пациенты с многодолевой болезнью при поступлении подвергаются риску клинического ухудшения и дыхательной недостаточности даже после начала соответствующей терапии. Пациенты со значительным основным заболеванием легких, таким как ХОБЛ или рестриктивное заболевание легких, подвергаются наибольшему риску осложнений, включая ухудшение функции легких, пневмоторакс, массивное кровохарканье и смерть.Существовавшее ранее недоедание также является важной предрасположенностью к плохому исходу, и многие пациенты имеют серьезное недоедание на момент обращения из-за длительного заболевания. Синдромы органной недостаточности, такие как хроническая болезнь печени и почек, застойная сердечная недостаточность и сахарный диабет, являются важными сопутствующими заболеваниями, которые отрицательно влияют на исход.
Добавьте сюда сценарии «что, если»:
Имейте в виду, что конкретная этиология подозреваемой смешанной аэробной / анаэробной пневмонии может быть очень неуловимой (например,g., «тяжелая нормальная флора» может быть единственными данными культуры, подтверждающими диагноз). Может потребоваться хороший образец мокроты и правильно интерпретированная окраска по Граму.
Грибковая пневмония (например, бластомикоз, гистоплазмоз, кокцидиоидомикоз) часто упускается из виду, поскольку окраска по Граму отрицательна для грибковых элементов. Хороший анамнез, включая соответствующую эпидемиологию, и совместимый клинический и рентгенологический сценарий должны побудить к проведению специального тестирования на грибковые агенты (т.д., подготовка мокроты КОН, специальные красители для грибков, соответствующие анализы сыворотки и мочи, не основанные на культуре).
Неинфекционная этиология — частая причина синдрома хронической пневмонии. Тщательный поиск новообразований, неинфекционных воспалительных состояний (например, саркоидоз, ревматоидный артрит) и воздействия окружающей среды / лекарств должен проводиться, когда не может быть продемонстрирована инфекционная этиология.
Ищите более одной причины хронической пневмонии, особенно среди пациентов с уже существующей полостной болезнью легких.У этих пациентов могут сосуществовать две инфекции. Например, у пациентов с хроническим полостным туберкулезом может развиться хронический аспергиллез легких (аспергиллома или хронический некротический аспергиллез).
Как вы заболели хронической пневмонией и как часто встречается это заболевание?
За исключением туберкулеза легких, хроническая пневмония — редкое заболевание, наблюдаемое в основном у подростков и взрослых. Мужчины, как правило, страдают чаще, чем женщины, и заболевание чаще встречается у пациентов с ограниченным доступом к медицинской помощи.При обследовании пациента с хронической пневмонией важно учитывать, что он путешествовал и проживал в определенных географических регионах при рассмотрении определенных диагнозов. Воздействие на части восточной, средней и южной частей США; большая часть региона Амазонки в Южной Америке; и на большей части тропиков следует рассматривать гистоплазмоз. Точно так же пациенты, живущие в верхней части Среднего Запада и Юго-Центральной части США и центральной Канады, должны рассмотреть возможность бластомикоза.Паракокцидиоидомикоз следует рассматривать у пациентов, находящихся в регионе Амазонки и некоторых частях Центральной Америки, особенно у тех, кто проживал там длительное время. Инфекцию Cryptococcus gattii следует подозревать у пациентов, которые жили или посещали Тихоокеанский Северо-Запад.
Среди других более распространенных патогенов плесени, таких как Aspergillus, Fusarium и черная плесень, большее значение имеет основное заболевание, такое как ХОБЛ, хроническая иммуносупрессия и хроническая болезнь почек и / или печени.Наличие в анамнезе алкоголизма, нарушений глотания, судорожных припадков и употребления запрещенных наркотиков является важной предрасположенностью к хронической пневмонии, вызванной аэробными и анаэробными бактериями. Инфекции, вызываемые Burkholderia pseudomallei, встречаются почти исключительно среди жителей Юго-Восточной Азии, Индонезии, Филиппин, Индии и северной Австралии. Наличие в анамнезе сырых или недоваренных моллюсков должно привести к подозрению на инфекцию, вызванную Paragonimus westermani.
За некоторыми исключениями, сезонные изменения хронической пневмонии малоизвестны, поскольку они связаны с ее специфической этиологией.Единственным исключением является заболевание, вызываемое видами Coccidioides. Существует сезонная изменчивость, связанная с недавно приобретенным кокцидиоидомикозом, которая связана с изменением погодных условий, включая теплые, ветреные условия после проливных дождей, обычно явление весны и осени в эндемичных районах Калифорнии и Аризоны. Заражение, вызываемое B pseudomallei, тесно связано с обильными дождями в Юго-Восточной Азии.
Способы получения возбудителей хронической пневмонии значительно различаются.Для большинства грибковых организмов способ распространения — вдыхание, при этом легкие служат первичным очагом инфекции. У пациентов с хронической пневмонией, вызванной аэробными и анаэробными бактериями, предполагаемый патогенез — аспирация перорального содержимого. Для других бактериальных агентов, таких как виды Nocardia, Actinomyces, Rhodococcus и нетуберкулезные микобактерии, предполагается заражение либо путем вдыхания организмов в аэрозольной форме, либо путем проглатывания с последующей аспирацией, но исследования, подробно изучающие способ передачи, не проводились.Две главные паразитарные причины пневмонии, филяриатоз и дирофиляриоз, — это болезни, переносимые комарами.
Эпидемиологические исследования, посвященные заболеваемости хронической пневмонией в целом или в связи с конкретной этиологией, как правило, недоступны и / или выполняются плохо. В совокупности эти исследования проливают мало полезного света на понимание и патогенез хронической пневмонии. Трудно определить общую заболеваемость хронической пневмонией. Имеются ограниченные данные, относящиеся к конкретным патогенам, но эти данные немногочисленны.Разумная оценка некоторых из наиболее распространенных заболеваний, связанных с хронической пневмонией в общей популяции, скорее всего, не превышает 1/100 000. Это намного реже при некоторых состояниях, таких как легочный споротрихоз, который встречается менее чем у 1/1 000 000 человек.
Имеется мало свидетельств передачи зоонозов как важного средства заражения возбудителями хронической пневмонии. Среди наиболее распространенных агентов большинство связано с воздействием почвы, воды или проглоченного материала, а также с воздействием членистоногих.
Какие возбудители вызывают это заболевание?
Смешанные аэробные и анаэробные бактерии, включая обычные аэробные грамотрицательные бациллы, такие как Pseudomonas aeruginosa, Klebsiella pneumoniae и другие Enterobacteriaceae; иногда золотистый стафилококк; «Бактерии высшего порядка», такие как Actinomyces spp, Nocardia complex и Rhodococcus equi; отобранные «эндемичные бактерии», такие как Burkholderia pseudomallei.
M. tuberculosis, M kansasii, M avium complex, M abscessus, M fortuitum, M. malmoense, M szulgae, M xenopi, M smegmatis, M simiae и редко M. scrofulaceum.
Aspergillus spp, Cryptococcus neoformans, Cryptococcus gattii, Histoplasma capsulatum, Blastomyces dermatitidis. Coccidioides immitis / posadosii, Paracoccidioides brasiliensis, Scedosporium apiospermum / prolificans, Sporothrix complex, Fusarium spp, zygomycetes и dematiaceous грибки (темно-пигментированные грибы, черная плесень).
Paragonimus westermani, Echinococcus granulosus, возбудители филяриатоза (особенно W bancrofti и B malayi) и Dirofilaria immitis.
Entameoba histolytica.
Как эти патогены вызывают хроническую пневмонию?
Грибы
Эндемичные грибковые патогены, включая B. dermatitidis, H. capsulatum, P. brasiliensis, C. immitis / posadasii и S. schenckii, обычно вызывают сильное гранулематозное воспаление. При инфекции B. dermatitidis часто наблюдается смесь гранулематозного и нейтрофильного воспаления («пиогранулематозное» воспаление). У пациентов с тяжелыми нарушениями функции Т-лимфоцитов гранулематозное воспаление может отсутствовать.После вдыхания этих организмов в альвеолы они фагоцитируются тканевыми микрофагами. Организмы делятся внутриклеточно и через макрофаги распространяются на региональные лимфатические узлы. Впоследствии на этом этапе может происходить сдерживание организмов или происходит дальнейшее распространение на экстрарегиональные лимфатические узлы и / или другие компоненты ретикулоэндотелия.
Специфические факторы вирулентности для эндемичных грибов изучены недостаточно. Для видов Cryptococcus гранулематозное воспаление также является первичной реакцией хозяина, но этот организм менее аденопатичен, чем эндемичные грибковые патогены.После первичной легочной инфекции может наблюдаться распространение инфекции в отдаленные органы через кровоток, включая центральную нервную систему (ЦНС), простату, кожу и подкожные ткани. Полисахаридная капсула Cryptococcus — один из наиболее важных факторов вирулентности.
Для инфекций плесенью, примером которых являются виды Aspergillus, прямое проникновение в кровеносные сосуды приводит к инвазивному заболеванию, которое обычно вызывает некроз по мере прогрессирования инфекции. После вдыхания спор в виде аэрозоля эти структуры могут трансформироваться в формы гиф с инвазивным потенциалом.Внелегочное распространение происходит через кровоток при большинстве инфекций плесени, включая Aspergillus, Fusarium, пигментированные грибы и виды Scedosporium.
Бактерии
Микобактерии попадают в легкие при вдыхании (особенно M. tuberculosis) и, возможно, при приеме внутрь или питье зараженного материала. Основной ответ хозяина на микобактерии у нормального хозяина является гранулематозным. У пациентов со значительной дисфункцией Т-лимфоцитов гранулематозное воспаление может быть ослаблено или полностью отсутствовать.После первоначального заражения нетуберкулезными микобактериями при приеме внутрь или вдыхании организмы фагоцитируются альвеолярными макрофагами, в которых инфекция либо сдерживается, либо возникает хроническая воспалительная реакция с разрушением ткани. О реактивации инфекции после длительного латентного периода не сообщалось. Большинство бактерий, включая анаэробы ротовой полости и обычные аэробные бактерии, вызывают пневмонию после аспирации содержимого полости рта. Далее следует местное воспаление с некрозом тканей или без него.
Факторы вирулентности для бактерий сильно различаются, но большинство анаэробных бактерий продуцируют протеазы, липополисахариды (ЛПС), гемолизин и лейкотоксин. Для аэробных бактерий, включая Staphyloccocus aureus, роль могут играть различные факторы вирулентности, включая образование биопленок, капсулы, гемолизины и другие токсины. Для грамотрицательных бактерий ЛПС — очень мощный фактор вирулентности. Кроме того, многие грамотрицательные стержни имеют полисахаридную капсулу, а также фимбрии, которые позволяют прикрепляться к поверхностям слизистой оболочки.Взятые вместе, факторы бактериальной вирулентности, связанные с анаэробной и аэробной бактериальной пневмонией, велики и разнообразны как по форме, так и по функциям. Роль и важность различных факторов вирулентности зависят от хозяина в значительной степени: приобретенная иммунная функция, сопутствующие заболевания, лекарства и другие факторы играют важную роль в определении ответа хозяина, а также играет ли данный бактериальный фактор вирулентности большую или меньшую роль. роль в развитии пневмонии.
Какие другие клинические проявления могут помочь мне в диагностике и лечении хронической пневмонии?
Трудно переоценить важность подробного анамнеза как ключа к постановке конкретного диагноза хронической пневмонии.Полная история недавних путешествий, призвания, хобби, других соответствующих видов деятельности и потенциального воздействия наркотиков необходима для получения ограниченного списка возможностей, пока не будет установлен конкретный диагноз.
Пациентам с хронической пневмонией физикальное обследование в первую очередь помогает установить диагноз легочной болезни. Однако именно внелегочные данные важны для того, чтобы пролить свет на конкретную этиологию; например, бляшкообразное папулосквамозное поражение стопы, указывающее на бластомикоз; бородавчатое поражение носа у чернокожего человека, свидетельствующее о кокцидиоидомикозе; диффузные папулезные поражения кожи пупка, свидетельствующие о криптококкозе; боль в правом подреберье и гепатомегалия, предполагающие амебиаз; очаговые неврологические симптомы, предполагающие нокардиоз ЦНС.
Какие еще дополнительные лабораторные исследования можно заказать?
В настоящее время разрабатываются новые методы определения криптококкового антигена и антигена гистоплазмы, которые могут быть использованы для ранней быстрой диагностики пневмонии, вызванной этими агентами. Технология основана на анализе латерального потока (LFA), очень похожем на тест с полосками мочи. Эти тесты быстрые, чувствительные, недорогие и идеально подходят для диагностики на месте.
Как можно предотвратить хроническую пневмонию?
Избегание контакта — единственный надежный способ предотвратить болезнь.Для большей части населения мира это непрактично из-за повсеместного распространения многих из этих патогенов, особенно нетуберкулезных микобактерий, эндемичных патогенов, таких как B. pseudomallei и эндемичных грибов Cryptococcus spp, и других грибов. бактерии более высокого порядка и типичные бактерии, а также воздействие переносчиков артоподов. Таким образом, профилактика сама по себе влечет за собой пристальное внимание к предотвращению эндемичных районов для конкретных патогенов и снижению воздействия определенных переносчиков (например, комаров).В настоящее время нет вакцин, предотвращающих причины хронической пневмонии.
КАКИЕ ДОКАЗАТЕЛЬСТВА для конкретных рекомендаций по ведению и лечению?
Bradsher, RW, Chapman, SW, Pappas, PG. «Бластомикоз». Infect Dis Clin North Am. т. 17. 2003. С. 21-40. (Этот обзор написан в соавторстве 3 экспертами и представляет собой самый последний подробный обзор бластомикоза.)
Brizendine, KD, Baddley, JW, Pappas, PG. «Легочный криптококкоз». Semin Respir Crit Care Med. т. 32. 2011. С. 727-34. (Этот недавний обзор легочного криптококкоза дает важную информацию об основных заболеваниях, диагностике, клинических и рентгенологических проявлениях, а также терапии легочного криптококкоза.)
Чиллер, ТМ, Гальгиани, Дж. Н., Стивенс, Д. А.. «Кокцидиоидомикоз». Infect Dis Clin North Am. т. 17. 2003. С. 41–57. (Это очень хорошо написанный обзор кокцидиоидомикоза, включающий широкое описание легочных и внелегочных заболеваний.Терапевтический раздел обновлен, за исключением того, что позаконазол не упоминается как терапевтическая возможность.)
Cortez, KJ, Roilides, E, Quiroz-Telles, F. «Инфекции, вызываемые Scedosporium spp». Clin Microbiol Rev. vol. 21. 2008. С. 157–97. (Это исчерпывающий обзор скедоспориоза, включая внелегочные проявления, а также недавно обновленные данные о чувствительности к противогрибковым препаратам и терапевтические данные. Это очень хороший справочник практически для любого осложнения скедоспориоза.)
Гудвин, Р. А., Оуэнс, Ф. Т., Снелл, Дж. Д.. «Хронический полостной гистоплазмоз». Медицина. т. 55. 1976. С. 413-52. (Написанный в доазольную эпоху, это превосходный и часто цитируемый обзор, который дает важный взгляд на рентгенографические, клинические и диагностические особенности полостного гистоплазмоза.)
Jarzembowski, JA, Young, MB. «Нетуберкулезные микобактериальные инфекции». Arch Pathol Lab Med. т. 132. 2008. pp. 1333-41. (Отличный обзор лабораторных аспектов атипичных микобактерий)
Киртланд, SH, Винтербауэр, RH, Дрейс, DF.«Клинический профиль хронической бактериальной пневмонии: сообщение о 115 случаях». Сундук. т. 106. 1994. pp. 15-22. (Более старый, но все еще ценный обзор хронических бактериальных пневмоний)
Maertens, J, Verhaegen, J, Lagrou, K. «Скрининг циркулирующего галактоманнана в качестве неинвазивного диагностического инструмента инвазивного аспергиллеза у пациентов с длительной нейтропенией и реципиентов трансплантации стволовых клеток: перспективное подтверждение». Кровь. т. 97. 2001. С. 1604-10. (Эти авторы создают прочную основу для рутинного скрининга на наличие Aspergillus galactomannan у стволовых пациентов с высоким риском гематологических злокачественных новообразований и у реципиентов трансплантатов стволовых клеток.)
Мартинес, Р., Рейес, М., Менедес, Р. «Легочный нокардиоз: факторы риска, клинические особенности, диагностика и прогноз». Current Opin Pulm Med. т. 14. 2008 Май. С. 219-27. (Это очень хороший обзор легочного нокардиоза от испанской группы, имеющей большой клинический опыт с этим заболеванием. Все большее внимание уделяется распознаванию изолятов, не являющихся астероидами, и данным о сильно изменчивой восприимчивости.)
Maschmeyer, G, Haas, A, Cornely, OA. «Инвазивный аспергиллез: эпидемиология, диагностика и лечение пациентов с ослабленным иммунитетом». Наркотики. т. 67. 2007. pp. 1567-601. (Опираясь на свой обширный личный опыт работы в Германии, эти 3 исследователя предоставляют важную информацию о диагностике и лечении инвазивного аспергиллеза с европейской точки зрения.)
Павлин, SJ. «Мелиоидоз». Curr Opin Infect Dis. т. 19. 2006. С. 421-8. (Полезный обзор инфекции, вызываемой этим организмом, который редко встречается в США)
Plus, JL, Опал, SM. «Легочный споротрихоз: обзор лечения и исходов». Медицина. т. 65. 1986. pp. 143-53. (Это «классический» доклад о легочном споротрихозе, подчеркивающий его клинические и рентгенологические проявления.)
Queiroz-Telles, F, Escuissato, DL. «Легочный паракокцидиоидомикоз». Semin Respir Crit Care Med. т. 32. 2011. С. 764-74. (В этом обзоре паракокцидиоидомикоза два бразильских исследователя представляют самую последнюю обновленную информацию о современных подходах к диагностике, визуализации, клиническим характеристикам и лечению паракокцидиоидомикоза.)
Schluger, NW. «Туберкулез и нетуберкулезные микобактериальные инфекции у пожилых людей». Clin Chest Med. т. 28. 2007. С. 773-81. (Хороший обзор микобактериальных инфекций у пожилых людей)
Шорр А.Ф., Сусла Г.М., О’Грейди Н.П. «Легочные инфильтраты у пациентов с ослабленным иммунитетом, не инфицированных ВИЧ: этиология, диагностические стратегии и исходы». Сундук. т. 125. 2004. С. 261–71. (Авторы предлагают подход к диагностике инфильтратов у пациентов с ослабленным иммунитетом)
Йылдыз, О, Доганай, М.«Актиномикозы и легочные инфекции Nocardia». Curr Opin Pulm Med. т. 12. 2006. С. 228–34. (Недавний комментарий к легочным инфекциям, вызываемым Actinomycetes
Copyright © 2017, 2013 ООО «Поддержка принятия решений в медицине». Все права защищены.
Ни один спонсор или рекламодатель не участвовал, не одобрял и не платил за контент, предоставляемый Decision Support in Medicine LLC. Лицензионный контент является собственностью DSM и защищен авторским правом.
