Инструкция по применению сиропа и мази Доктор Мом
Препарат доктор мом – растительное популярное средство от кашля. Использование этого лекарства на ранних стадиях заболевания облегчает симптомы простуды и способствует быстрому выздоровлению. Его можно принимать взрослым и детям.
Фармакологические свойства
Препарат состоит из натуральных компонентов. Обладает следующими действиями:
- Противовоспалительное. Подавляет реакцию организма на внедрение бактерий или вирусов.
- Муколитическое. Делает мокроту более жидкой, благодаря этому она легче выводится из бронхов.
- Отхаркивающее. Способствует более интенсивному отделению мокроты
- Бронхолитическое. Уменьшает бронхоспазм.
Доктор мом, независимо от способа применения, уменьшает сухой кашель, способствует лучшему откашливанию.
Показания к применению при кашле
Этот препарат применяют для лечения простудных болезней, лор – патологии, заболеваний, связанных с затруднением отхождения мокроты.
К ним относятся:
- ОРВИ, грипп.
- Острые и хронические фарингиты, ларингиты, трахеиты.
- Острые и хронические бронхиты, обструктивные болезни легких, пневмонии.
- Туберкулез, наследственные болезни легких (муковисцидоз).
- Кашель курильщика.
Показано его применение и при профессиональных заболеваниях, связанных с повышенной нагрузкой на голосовые связки. В этом случае рекомендуется прием пастилок (леденцов).
Состав и форма выпуска
Препарат выпускается в виде леденцов, мази и сиропа от кашля.
Сироп представляет собой густую тягучую жидкость темно – зеленого цвета. Выпускается во флаконах по 100 и 150 мл.
В его состав входят экстракты:
- Терминалии белерики плодов.
- Корневищ солодки голой.
- Имбиря.
- Девясила.
- Листьев и корней базилика.
- Адатоды васики.
- Плодов перца кубебы.
- Куркумы длинной.
- Алоэ барбадосского.
- Ментол.

Дополнительные вещества: сахароза, ананасовый экстракт, лимонная кислота, натрия метилгидроксибензоат и пропилгидроксибензоат, вода.
Мазь представляет собой мягкую лекарственную форму. Имеет вязкую консистенцию, белого цвета, полупрозрачная. Каждый компонент, входящий в ее состав, оказывает определенное действие:
- Ментол. Снимает спазм сосудов и улучшает их тонус. Оказывает местнораздражающее, отвлекающее действие, снижает болевой синдром.
- Камфора. Обладает выраженными противовоспалительными и противомикробными свойствами.
- Тимол. Имеет антисептический и дезинфицирующий эффект.
- Масло скипидарное. Его получают из обыкновенной сосны. Это масло легко проникает через кожу и тонизирует организм. Вдыхание его паров стимулирует выделение мокроты бронхами.
- Масло эвкалипта. Подавляет рост патогенных микроорганизмов. Уменьшает насморк и улучшает кровообращение.
- Масло мускатного ореха. Помогает снять мышечную боль. Усиливает эластичность стенок бронхиального дерева, способствуя тем самым лучшему отхождению мокроты.

Пастилки (апельсиновые, лимонные, малиновые, клубничные, ананасовые, фруктовые, ягодные). По своему составу они немного отличается от сиропа и мази.
Активные вещества:
- Эмблики лекарственной плодов 10,0 мг. Содержит большое количество витамина С. Благодаря этому, простудные заболевания проходят быстрее.
- Имбиря лекарственного корневищ 10,0 мг. Тонизирует организм, защищает его от вредного воздействия вирусов и микробов.
- Экстракт солодки голой корней 15,0 мг. Обладает обволакивающими и очищаюшими (отхаркивающими) свойствами. Усиливает полезные действия других компонентов.
- Левоментол 7,0 мг. Обладает отвлекающим и местным обезболивающим эффектом.
Вспомогательные вещества: мятная эссенция, лимонная кислота, сахароза и декстроза, соответствующие красители, метипарагидроксибензоат, пропилпарагидроксибензоат.
В одной картонной упаковке содержится 20 таблеток.
Способы применения и дозирование
Перед применением лекарства доктор мом от кашля необходимо изучить инструкцию.
Способы применения различаются в зависимости от форм препарата.
Мазь Доктор МОМ
Мазь предназначена для нанесения на кожу. При местном применении она расширяет кровеносные сосуды, улучшает приток крови к месту применения. Препарат наносят тонким слоем, втирают в течение нескольких минут. Недопустимо ее попадание на слизистую или в глаза. В этом случае их необходимо промыть холодной водой.
За счет раздражающего и согревающего эффекта мазь хорошо обезболит и уменьшит воспаление.
Мазь Доктор Мом помогает не только от кашля, но при ревматических боляхПри начинающихся проявлениях ОРЗ или насморке препаратом смазывают область под носом. Вдыхание эфирных масел поможет облегчить симптомы или предотвратить заболевание.
При кашле мазь доктор мом наносят на грудную клетку массажными движениями. При высокой температуре растирания этим препаратом проводить не рекомендуется. За счет согревающего эффекта лихорадка может усилиться.
Отличие мази от сиропа и леденцов состоит в том, что она может применяться не только при кашле. Показаниями для ее применения являются:
Показаниями для ее применения являются:
- Ревматические боли.
- Артриты, артрозы.
- Мышечные растяжения и ушибы.
При болях в мышцах или суставах натирают больное место. Для лучшего всасывания рекомендуется сверху замотать теплым шарфом или платком. Такую процедуру проводить лучше на ночь, перед сном в течение 5 – 7 дней.
Противопоказанием для использования мази являются:
- Наличие на коже открытых ран.
- Гнойничковые высыпания.
- Детский дерматит.
- Экзема, псориаз.
С аккуратностью нужно использовать такую мазь при аллергических обструкциях дыхательных путей. Она может вызвать обострение болезни. При подобных патологиях лучше выбрать прием доктора мом в других формах.
Сироп Доктор МОМ
Этот препарат в виде сиропа поможет при появлении болей в горле и сухого кашля. Перед употреблением бутылочку с лекарством необходимо встряхнуть.
Вместе с флаконом, в упаковке находится пластиковый стаканчик. На его стенки нанесены мерные деления. Это сделано для того, чтобы удобнее было принимать лекарство. Также можно использовать обычную чайную ложечку. Сироп доктор мом хорошо помогает от частого раздражающего кашля при заболеваниях горла.
На его стенки нанесены мерные деления. Это сделано для того, чтобы удобнее было принимать лекарство. Также можно использовать обычную чайную ложечку. Сироп доктор мом хорошо помогает от частого раздражающего кашля при заболеваниях горла.
Его прием разрешен начиная с 3-х летнего возраста. Способ применения:
- Детям от 3 до 5 лет дают по 1/2 чайной ложки трижды в день.
- С 5 до 14 лет дозу увеличивают. Им следует принимать по 1 ч.л. (5 мл.) х 3 раза в сутки.
- С 15 лет и взрослым рекомендуется употреблять сироп по 1 -2 ч.л.(5 – 10 мл.) х 3 раза в день.
Принимать нужно до или сразу после еды. Сироп ничем не разводится, он уже готов к употреблению. Самостоятельно его можно принимать не более 7 дней.
Сироп Доктор Мом обладает приятным вкусом который нравится детямСироп доктор мом наиболее предпочтителен при лечении кашля у детей. Его удобно дозировать, он обладает приятным сладким вкусом. Также рекомендуется к употреблению и при затяжном кашле.
При хронических заболеваниях возможен и более длительный прием. Курс лечения в этом случае должен определяться лечащим врачом.
Леденцы Доктор МОМ
Таблетки доктор мом не только эффективны при заболеваниях, но и обладают приятным вкусом. Они предназначены для рассасывания. Детям этот фитопрепарат разрешается к применению после 3-х летнего возраста. Более маленький ребенок просто не сможет рассосать таблетку. Их используют в монотерапии или в комплексном лечении.
В зависимости от входящего в состав ароматизатора можно подобрать наиболее приятный вкус. Благодаря удобной форме выпуска этот препарат удобно принимать и дома, и на улице.
В основном применяется при сухости, першении, болях в горле. Хорошо леденцы доктор мом помогают от сухого кашля без мокроты.
Принимают по 1 таблетке каждые 2 -3 часа. После приема нельзя употреблять пищу, полоскать горло или пить воду в течение 30 минут. Леденцы не рекомендуется глотать или разгрызать. В этом случае уменьшается их лечебный эффект.
Кашель и боли в горле уменьшаются уже после рассасывания нескольких леденцов.
Согласно инструкции пастилки от кашля доктор мом нельзя принимать более 14 дней. Через несколько дней после начала приема пациенту должно стать лучше: уменьшится кашель, боли в горле. Если облегчения не наступило, то дальнейшее их использование без консультации специалиста нежелательно.
Побочные эффекты
К побочным действиям лекарства относятся:
- Индивидуальная непереносимость любого из компонентов.
- Аллергическая реакция на камфору или ментол.
- Иногда может появиться боль в животе, расстройства стула.
- Жжение или сухость кожи при местном применении.
В состав препарата доктор мом входят лекарственные травы, поэтому его не стоит употреблять пациентам с полинозом и аллергией на амброзию.
Лекарственное взаимодействие
Этот препарат можно применять совместно с противовоспалительными, противовирусными или жаропонижающими средствами. Он никак не повлияет на их действие. Не рекомендуется применение этого лекарства совместно с противокашлевыми препаратами. Они уменьшают кашлевой рефлекс. Мокрота будет образовываться, но не выводиться из бронхов. Это может привести к возникновению застойных явлений в легких и возникновению осложнений.
Он никак не повлияет на их действие. Не рекомендуется применение этого лекарства совместно с противокашлевыми препаратами. Они уменьшают кашлевой рефлекс. Мокрота будет образовываться, но не выводиться из бронхов. Это может привести к возникновению застойных явлений в легких и возникновению осложнений.
Применение в период беременности и лактации
Исследований на беременных и на женщинах, ведущих грудное вскармливание, не проводилось. Поэтому неизвестно как повлияет препарат на формирование плода или организм младенца. Несмотря то, что в состав входят натуральные растительные компоненты, в эти периоды доктор мом принимать нельзя.
Противопоказания
К противопоказаниям относиться маленький возраст ребенка (до 3-х лет) и повышенная чувствительность к веществам препарата. Аккуратно следует его употреблять при сахарном диабете. Таким больным необходимо во время приема контролировать уровень глюкозы в крови.
При склонности к бронхоспазму, бронхиальной астме лучше не использовать мазь доктор мом, а выбрать прием сиропа или пастилок.
Доктор МОМ® Сироп от кашля
Имя: Sergei Evdokimov
Дата: 15 августа 2016
Хорошо помогает от сильного кашля! Можно давать, как взрослым, так и детям! Снимает сильный и судорожный кашель, за пару приёмов идёт значительное улучшения вашего состояния, имеет приятный мятный вкус.
Смотреть источник >
Имя: Ленуся Михайловна
Дата: 18 июня 2016
Производитель обещает нам бронхолитическое, муколитическое, отхаркивающее и противовоспалительное действие. По поводу последнего не скажу, но вот мокрота отходит хорошо. Что в свою очередь очень хорошо)))
Смотреть источник >
Имя: die Sonne_Sommer
Дата: 27 декабря 2015
Чем вылечить кашель, фарингит, бронхит у малыша? Доктор Мом!!! вкусный сироп для всей семьи!
Смотреть источник >
Имя: Майка Полосатая
Дата: 23 октября 2015
Самое главное — эффект. Влажный кашель стал редким и прошел за 6 дней. Результат хороший, побочных реакций я не выявила. Будем лечиться и в следующий раз. Хороший препарат.
Влажный кашель стал редким и прошел за 6 дней. Результат хороший, побочных реакций я не выявила. Будем лечиться и в следующий раз. Хороший препарат.
Смотреть источник >
Имя: Лерика83
Дата: 15 апреля 2015
Прекрасно смягчает раздраженное кашлем горло. После нескольких дней приема кашель стал пропадать. Хорошо отходит мокрота.
Состав хороший, сплошные травы.
Смотреть источник >
Имя: Vika-191996
Дата: 09 марта 2016
Как только я, не дай Бог, заболеваю, то у меня сразу появляется кашель. Поэтому всегда покупаю сироп от кашля «Доктор МОМ», он мне всегда помогает.
Смотреть источник >
Имя: Che!
Дата: 27 февраля 2016
Сироп от кашля «Доктор МОМ» назначают при ларингитах, трахеитах. фарингитах. бронхитах.
Я давала своим деткам с 3 лет при кашле, пила сама.
Сироп дает хороший эффект, снимает боль в горле и смягчает кашель. Имеет муколитический, отхаркивающий и противовоспалительный эффект.
Имеет муколитический, отхаркивающий и противовоспалительный эффект.
Сироп изготавливают в Индии, которая славится производством уникальных растительных лекарственных препаратов.
Смотреть источник >
Имя: Helen8890
Дата: 24 февраля 2016
Сын часто болеет, перепробовали наверно все сиропы от кашля, остановились пока на сиропе Доктор Мом, большой плюс то что он на травках, не дорогой, можно пить и при сухом и при влажном кашле, мы пьём при сухом. Он ярко зелёного цвета, приятно пахнет, на вкус сама не пробовала, но ребёнок пьёт с удовольствием, он у меня вообще любит сиропы)
Смотреть источник >
Имя: irinamus
Дата: 21 февраля 2016
Мне очень нравится этот препарат, нам помогает, справляется с сухим кашлем за несколько дней. Флакона по 100 мл нам хватает на 2 болезни.
Смотреть источник >
Имя: valeria77
Дата: 16 февраля 2016
Отличный сироп от кашля. Применение данного сиропа подходит как для взрослых, так и для детей. Побочных эффектов нет, передозировка сиропа не страшна. После применения семи дней очень хорошо отходит мокрота. Приятный сладкий мятный вкус, ребенок пьет с удовольствием. Детям дают по половине чайной ложки три раза в день, так что сиропа хватает надолго. Цена вас тоже приятно удивит по сравнению с другими очень даже доступная.
Применение данного сиропа подходит как для взрослых, так и для детей. Побочных эффектов нет, передозировка сиропа не страшна. После применения семи дней очень хорошо отходит мокрота. Приятный сладкий мятный вкус, ребенок пьет с удовольствием. Детям дают по половине чайной ложки три раза в день, так что сиропа хватает надолго. Цена вас тоже приятно удивит по сравнению с другими очень даже доступная.
Самое главное, что нет побочных эффектов.
Смотреть источник >
Back to top
Алтей сироп (Althaeae sirupus): описание, рецепт, инструкция
Althaeae sirupus
Аналоги (дженерики, синонимы)
Действующее вещество
Алтея лекарственного корней экстракт (Extractum radicum Althaeae officinalis)
Фармакологическая группа
Секретолитики и стимуляторы моторной функции дыхательных путей
Рецепт
Международный:
Rp: Sirup. Althaeae 150 ml
Althaeae 150 ml
D.S. по 1 ст. ложке 4 раза в день, после еды
Россия:
Отпускается без рецепта
Фармакологическое действие
Препарат оказывает отхаркивающее, местное противовоспалительное действие, способствует снижению вязкости бронхиального секрета.
Способ применения
Для взрослых:
Принимать 4-5 раз в день после еды.
по 1 ст. ложке сиропа, предварительно развести в 1/2 стакана теплой воды
Для детей:
Препарат принимают внутрь, после еды.
Детям до 12 лет – по 1 чайной ложке сиропа, предварительно разведенной в 1/4 стакана теплой воды, 4-5 раз в день после еды.
Детям старше 12 лет — по 1 столовой ложке сиропа, предварительно разведенной в 1/2 стакана теплой воды, 4-5 раз в день после еды.
Длительность лечения составляет 10-15 дней
Показания
— заболевания дыхательных путей, сопровождающиеся кашлем с трудноотделяемой мокротой (трахеит, бронхит, трахеобронхит).
Противопоказания
— дефицит сахаразы/изомальтазы, непереносимость фруктозы, глюкозо-галактозная мальабсорбция.
повышенная индивидуальная чувствительность к компонентам препарата.
— С осторожностью:
пациентам с сахарным диабетом и лицам, соблюдающим диету с пониженным содержанием углеводов (перед применением следует проконсультироваться с врачом).
Побочные действия
— Возможны аллергические реакции.
Форма выпуска
Сиропв виде вязкой жидкости светло-желтого цвета, с характерным запахом; при хранении возможно появление легкой опалесценции.
100 г экстракт корня алтея лекарственного 35.9 г.
Вспомогательные вещества: сахароза, калия сорбат, лимонной кислоты моногидрат.
150 мл — флаконы из пластика коричневого цвета (1) — пачки картонные.
инструкция по применению, цена и отзывы
Среди огромного изобилия лекарственных средств от кашля наибольшей популярностью пользуется сироп от кашля Линкас. Он имеет не только противовоспалительное, но и отхаркивающее действие.
Он имеет не только противовоспалительное, но и отхаркивающее действие.
Кроме того, он активно влияет на снижение повышенной температуры действия. При кашле Линкас занимается ускорением движения ворсинок эпителия, что приводит к скорейшему выведению мокроты.
Само-собой разумеется, что чем быстрее выводится мокрота, тем быстрее человеку становится легче дышать. Таким образом, сироп имеет достаточно быстрое действие.
В состав препарата входит множество активных компонентов, посредством которых снижается раздражение со слизистых оболочек дыхательных путей. Таким образом, процесс откашливания будет менее болезненным.
Что касается вкусовых качеств препарата, то они не очень приятны, однако эффект достигается мгновенно.
Показания к применению препарата
Лекарство является доступным по цене, и легким в применении, поэтому используется в таких случаях:
- Воспалительные заболевания дыхательных путей;
- Острая и хроническая форма фарингита;
- Бронхиты в различных проявлениях;
- Трахеиты.

Внешний вид сиропа
Инструкция по применению сиропа от кашля Линкас
Сироп от кашля Линкас используется, как отдельное лекарственное средство, а также в комплексном лечении бронхитов и других заболеваний. То есть, он может быть основным и единственным препаратом выбора, а может входить в состав комплексной терапии.
Взрослые и дети применяют препарат перорально. Сироп не следует разбавлять водой, а применять внутрь, не важно, до или после еды. Очень многим хочется разбавить лекарство водой из-за его вкуса, однако от этого оно теряет свою эффективность.
Длительность курса лечения должна быть определена лечащим врачом.
- Детям в возрасте от 12 лет препарат назначается по 2 чайные ложки 4 раза в сутки;
- От 7 до 12 лет препарат принимают в дозировке по пять мл точно также 4 раза в день;
- От 2 до 6 лет сироп Линкас от кашля назначают как и в предыдущем случае, только на один прием в сутки меньше;
- До года препарат следует давать по половине чайной ложки три раза в сутки.

Побочные действия сиропа
Сироп от кашля достаточно легко переносится пациентами любой возрастной категории. В некоторых случаях возможно наличие таких симптомов:
- Аллергические проявления на коже в виде зуда или крапивницы;
- Ангионевротический отек.
Выдержка из официальной инструкции
В случае инородных реакций следует немедленно обратиться за помощью к специалистам, а также отменить прием лекарственного средства. Медикаментозное лечение должно быть назначено строго специалистом. Лечение заболеваний самостоятельно категорически запрещается.
Противопоказания
Сироп от кашля Линкас противопоказан в случае, если:
- К препарату или его составным частям имеется индивидуальная непереносимость;
- Пациент страдает сахарным диабетом;
- Возраст пациента не достигает полугода;
- Беременность и период кормления грудью. Препарат может назначить лечащий врач в случае, если его назначение менее опасно для ребенка и матери, нежели отказ от препарата.

Herbion Linkus
Взаимодействие с другими лекарственными группами
Препарат запрещено применять с кодеином и либексином, то есть, лекарственными средствами, которые угнетают кашель. Данное сочетание может вызвать непредсказуемые реакции. Как минимум, снизится действие основного лекарственного средства. То есть, комплексное применения вышеуказанных лекарственных групп не целесообразно.
Передозировка
В настоящее время никаких данных по поводу передозировки препарата не указывается. Важно применять лекарство в нужных количествах и не превышать дозировку.
Лекарственное средство выпускается во флаконах. Объем тары составляет 90 мл. Хранить препарат при температуре до 25 градусов не более трех лет.
Отзывы
Алла, Москва
Линкас стал для нашей семьи препаратом выбора, поскольку понравилось в нем абсолютно все. Стоимость доступная, действует практически сразу. Единственное, детям не нравится вкус лекарства, но это не самое страшное. Мы все очень довольны и рекомендуем данный препарат при лечении кашля для всей семьи.»
Мы все очень довольны и рекомендуем данный препарат при лечении кашля для всей семьи.»
Максим, СПб
Лекарственное средство использовал впервые, помогает только в начальных стадиях кашля. Дальше пришлось покупать более сильное лекарство. Среди недостатков имеются побочные действия, как кожная сыпь. Также вкус препарата оставляет желать лучшего. Не советую применять его ни у взрослых, ни у детей.
Отзыв от karyca
Выводы
Что касается медицинского персонала, то они все чаще назначают данное лекарственное средство. Самостоятельное назначение в данном случае может навредить, а вот точно назначенная дозировка и постоянный контроль врача сделают свое дело.
Как только появились симптомы кашля, следует немедленно начинать заниматься лечением. Помните, что в случае с заболеванием дыхательных путей медлить нельзя, особенно в раннем детском возрасте. Размер бронхиального дерева очень маленький, а инфекция сильная. Это может спровоцировать продвижение инфекции в толщу легких и вызвать серьезные последствия. Если лечение в течение пяти дней не дало никаких положительных результатов, то следует повторно обратиться к специалисту.
Если лечение в течение пяти дней не дало никаких положительных результатов, то следует повторно обратиться к специалисту.
Cироп от сухого и влажного кашля одновременно
Автор: 12333 Дата: 17.11.2020 Просмотров: 263 Комментарии: 0
Кашель – частый спутник многих простудных и вирусных заболеваний. Это один из наиболее неприятных симптомов, который сильно усложняет жизнь болеющему. Кашель мешает спать, вести нормальный образ жизни. Сильный кашель буквально истощает человека, который уже устал от попыток откашляться. В этом случае не обойтись без специальных сиропов.
Сироп от сухого и влажного кашля: особенности
Сам по себе кашель
является защитным рефлексом организма. В данном случае он помогает очистить
дыхательные пути от инородных частиц, микробов, мокрот. Но если кашель частый,
«приступообразный», мешает дыханию и усиливается в ночное время – его
необходимо лечить. Чаще всего – это симптом простудного заболевания или ОРВИ.
Но если кашель частый,
«приступообразный», мешает дыханию и усиливается в ночное время – его
необходимо лечить. Чаще всего – это симптом простудного заболевания или ОРВИ.
Сейчас в продаже можно найти сироп от сухого и влажного кашля одновременно. Сухой или непродуктивный кашель важно перевести в «продуктивный» — чтобы человек мог откашляться. Если же кашель уже с мокротами, средство должно помочь их отвести. Для этого подойдут такие средства:
· Гербион.
· Доктор Мом.
· Стодаль.
· Джосет.
· Флавамед.
Эти средства успешно борются с двумя видами кашля – сухим и влажным. Давать их можно и детям – главное, соблюдать рекомендуемую производителем дозировку. В отдельных случаях требуется рекомендация врача, который определит эффективную дневную дозу.
Сироп от кашля нужно
принимать примерно за час до еды или после нее – но тоже примерно через час. Обычно
средства имеют приятный сладковатый привкус, что облегчает родителям процесс
лечения детей. С этой же характеристикой связана и другая рекомендация
относительно сиропов – хранить их нужно подальше от малышей.
Обычно
средства имеют приятный сладковатый привкус, что облегчает родителям процесс
лечения детей. С этой же характеристикой связана и другая рекомендация
относительно сиропов – хранить их нужно подальше от малышей.
Где купить сироп от влажного и сухого кашля?
Наш интернет-магазин предлагает большой выбор средств от сухого и влажного кашля. В каталоге вы найдете только проверенные средства от известных производителей, купить которые можно с доставкой в ваш город. Кроме того, мы предлагаем и такие преимущества заказа:
· Соответствие товара стандартам качества и безопасности.
· Большой ассортимент в наличии.
· Детальное описание каждого товара и его состава.
· Квалифицированная консультация от наших специалистов.
· Доступные цены на весь ассортимент.
· Десять способов оплаты заказа.
· Быстрая доставка
По всем вопросам обращайтесь к нашим
сотрудникам по телефону. Они не только дадут дополнительную информацию по
товару, но также помогут сделать заказ через сайт. С нами вы экономите ваше
время, которое не придется тратить на очереди в аптеках!
Они не только дадут дополнительную информацию по
товару, но также помогут сделать заказ через сайт. С нами вы экономите ваше
время, которое не придется тратить на очереди в аптеках!
Отзывы 💬 Амтерсол Сироп 100 Г 1 Шт Недостатки и Достоинства
Инструкция на Амтерсол
сироп, 100 г, 1 шт. Состав Описание Фармакологическое действие Показания к применению Способ применения и дозы Противопоказания Побочное действие Передозировка Взаимодействие Форма выпуска Условия отпуска ПроизводительСостав
100 г сиропа содержат:
Активные компоненты:
| Калия бромид | 1 г |
| Натрия бензонат | 1 г |
| Аммония хлорид | 0,2 г |
| Экстракт термопсиса жидкий (1:2) | 0,2 г |
| Солодки экстракт густой | 0,6 г |
Вспомогательные вещества:
| Этанол (этиловый спирт) 90 % | 10 г |
| Сахарный сироп | 87 г |
Описание
Сиропообразная жидкость темно-коричневого цвета, своеобразного запаха.
Фармакологическое действие
Экстракт солодкового корня оказывает отхаркивающее действие, обусловленное, в первую очередь, наличием глицирризина, усиливающего секреторную функцию слизистых оболочек верхних дыхательных путей.
Экстракт термопсиса обладает отхаркивающим действием, оказывая умеренное раздражающее действие на рецепторы слизистой оболочки желудка, рефлекторно повышает секрецию бронхиальных желез. Содержащиеся в траве термопсиса алкалоиды (метилцитизин, пахикарпин, анагирин, термопсин, термопсидин) оказывают возбуждающее действие на дыхательный, а в высоких дозах, на рвотный центры.
Калия бромид снижает возбудимость центральной нервной системы.
Аммония хлорид оказывает отхаркивающее, диуретическое действие.
Амтерсол: Показания
В составе комплексной терапии воспалительных заболеваний дыхательных путей, сопровождающихся кашлем с трудноотделяемой мокротой (трахеит, бронхит, трахеобронхит).
Способ применения и дозы
Препарат применяют внутрь, после еды.
Детям от 3 до 6 лет — по ½ чайной ложки 3 раза в день.
Детям от 6 до 12 лет — по 1 чайной ложке 3 раза в день.
Подросткам от 12 до 18 лет — по 1 десертной ложке 3 раза в день.
Взрослым — по 1 столовой ложке 3 раза в день.
Средний курс лечения — 10-14 дней. Увеличение продолжительности и проведение повторных курсов лечения возможно по рекомендации врача.
Амтерсол: Противопоказания
Повышенная чувствительность к компонентам препарата, язвенная болезнь желудка и двенадцатиперстной кишки в период обострения, беременность, период лактации, детский возраст до 3 лет.
С осторожностью: алкоголизм, эпилепсия, заболевания печени, заболевания и травмы головного мозга (вследствие наличия этанола в препарате), сахарный диабет (вследствие высокого содержания сахара в препарате).
Амтерсол: Побочные действия
Возможны аллергические реакции.
Передозировка
При длительном применении в дозах, превышающих рекомендуемые, возможны тошнота, рвота.
Взаимодействие
Амтерсол не следует применять одновременно с препаратами, содержащими противокашлевые лекарственные средства, так как это затрудняет откашливание разжиженной мокроты.
Форма выпуска
Сироп по 100 г во флаконах оранжевого стекла с винтовой горловиной. Каждый флакон помещают в пачку картонную. Полный текст инструкции по применению препарата наносят на пачку картонную.
Условия отпуска
Без рецепта.
Производитель
ЗАО «Ярославская фармацевтическая фабрика»
Россия, 150030 г. Ярославль, ул 1-я Путевая, 5
тел/факс (4852)44-38-56
ОРВИ
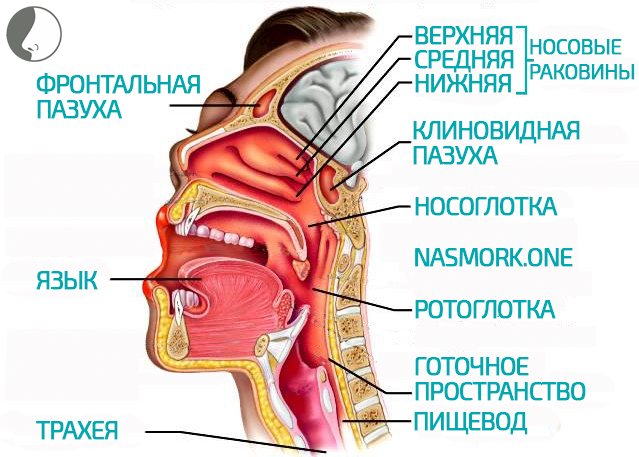
Острые респираторные заболевания (ОРЗ), известные под названием простудных заболеваний, составляют более половины всех детских болезней. Две трети обращений к педиатру связаны именно с простудными заболеваниями. Это обусловлено, во-первых, инфекционной природой ОРЗ, способных быстро распространяться в коллективе, а во-вторых, многообразием вызывающих заболевания микроорганизмов: большинство ОРЗ вызывается вирусами. Вызываемые вирусами ОРЗ называются острыми респираторными вирусными инфекциями (ОРВИ). К ним относятся грипп, парагрипп, аденовирусные, энтеровирусные и другие инфекции. Заболеваемость ОРВИ постоянно высокая, в зимнее время дети болеют чаще. Почти ежегодно отмечается подъем заболеваемости гриппом, который называют эпидемией.
Вызываемые вирусами ОРЗ называются острыми респираторными вирусными инфекциями (ОРВИ). К ним относятся грипп, парагрипп, аденовирусные, энтеровирусные и другие инфекции. Заболеваемость ОРВИ постоянно высокая, в зимнее время дети болеют чаще. Почти ежегодно отмечается подъем заболеваемости гриппом, который называют эпидемией.
Настоящие эпидемии возникают периодически через 3-4 года, когда появляется такая разновидность возбудителя, против которой большинство людей не имеет иммунитета.
Для подавляющего большинства больных опасность для жизни представляют лишь тяжелые формы заболевания и осложнения, легко возникающие у детей (пневмонии). Самым тяжелым среди всех ОРВИ является грипп. ОРВИ и обычно грипп заканчиваются выздоровлением.
Причины ОРВИ
Заражаются дети от больных, которые выделяют вирусы в течение всей болезни (7-10 дней) и вирусоносителей.
Передаются ОРВИ воздушно-капельным путем: капельки мокроты, содержащие вирусы, при чихании и кашле больного заражают окружающий воздух, а также предметы и вещи. Заражению способствуют близкое общение с больным, плохое проветривание помещения, нарушения санитарно-гигиенических норм.
Заражению способствуют близкое общение с больным, плохое проветривание помещения, нарушения санитарно-гигиенических норм.
Восприимчивость к ОРВИ и гриппу высокая у детей всех возрастов, включая новорожденных. Особенно часто болеют дети в яслях, детских садах, школах. Частые повторные заболевания возникают из-за того, что иммунитет после перенесенного ОРВИ вырабатывается только против одного вируса, то есть соответствует каждому возбудителю. Заражение другим типом вируса приводит к новому заболеванию, даже если ребенок еще не поправился от предыдущего. У детей первого года жизни простудные заболевания с одинаковой частотой вызываются вирусами гриппа, парагриппа, аденовирусами. Существует мнение, что новорожденные и дети первых двух-трех месяцев жизни, особенно находящиеся на грудном вскармливании, менее подвержены простудным заболеваниям в связи с наличием иммунной защиты, переданной матерью. Однако необходимо учесть, что наследственные и врожденные заболевания дыхательных путей, неблагоприятные экологические факторы, недостаточный уход за ребенком, нарушение режима и правил кормления, наличие простудных заболеваний у членов семьи повышают риск заболевания ребенка.
Симптомы ОРВИ у ребенка
Проявления ОРЗ у детей первого года жизни, независимо от вида вируса, имеют общие черты. Как правило, ухудшается самочувствие: появляется беспокойство, ребенок чаще плачет, у него пропадает интерес к окружающему, нарушается сон, пропадает аппетит — все это обусловлено развитием вирусной интоксикации, отеком слизистой и заложенностью носа, «закладыванием» ушей и болезненными ощущениями в них. У ребенка повышается температура, часто весьма значительно (выше 38-38.5). На этом фоне может развиться вялость, адинамия, возможно появление судорог. Частыми признаками ОРВИ являются учащенное дыхание (одышка), насморк, боли в горле и грудной клетке, першение, кашель. Все эти проявления простудных заболеваний обусловлены тем, что вирусы проникают в клетки, выстилающие дыхательные пути, вызывают раздражение слизистой оболочки и развитие воспаления в разных отделах дыхательных путей.
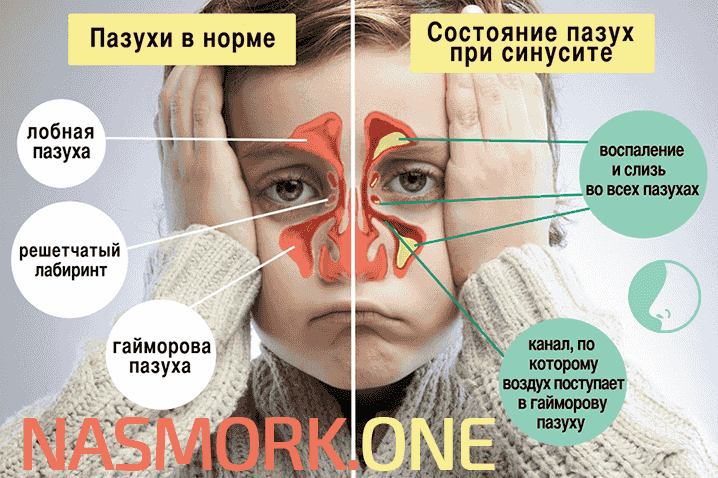
У детей раннего возраста острые респираторные вирусные инфекции, особенно грипп, протекают более тяжело и чаще дают тяжелые осложнения. Очень высока опасность развития воспаления уха (отит), гайморовых пазух (гайморит), воспаления бронхов и легких (бронхит, пневмония). Эти заболевания, в свою очередь, обусловливают формирование контингента так называемых часто болеющих детей.
Очень высока опасность развития воспаления уха (отит), гайморовых пазух (гайморит), воспаления бронхов и легких (бронхит, пневмония). Эти заболевания, в свою очередь, обусловливают формирование контингента так называемых часто болеющих детей.
Лечение ОРВИ у детей
В домашних условиях лечатся больные с легкими и среднетяжелыми формами ОРВИ. Показаниями для госпитализации являются:
1. Тяжелые формы ОРВИ, наличие осложнений (пневмония, круп — независимо от степени стеноза и др.).
2. Дети до 1 года жизни и от 1 до 3 лет.
3. Эпидемиологические и материально-бытовые условия: из закрытых детских коллективов, неблагоприятных жилищных условий, не обеспеченные уходом и др.
В принципе, дети должны болеть в раннем возрасте, таким образом они обучают свою иммунную систему бороться с вредными воздействиями окружающей среды. А вот беспокоиться о снижении иммунитета стоит тогда, когда врач отнес вашего ребенка в группу «часто и длительно болеющие дети». Термин «часто болеющие дети» используется для описания детей часто болеющих острыми респираторными заболеваниями. В настоящее время к этой категории относят детей, переносящих ОРЗ:
Термин «часто болеющие дети» используется для описания детей часто болеющих острыми респираторными заболеваниями. В настоящее время к этой категории относят детей, переносящих ОРЗ:
> в возрасте до 1 года более 4 раз в году,
> в возрасте от 1 года до 5 лет — 5-6 в году,
> в более старшем возрасте — более 4 заболеваний в году
Термин «длительно болеющие дети» используется у детей, протекание простуды у которых затягивается более 2-3 недель при каждом эпизоде заболеваний.
В целях профилактики таких осложнений важно как можно раньше, при появлении первых признаков простуды, начать правильное лечение. Однако самостоятельный выбор родителями безрецептурных препаратов — большая тактическая ошибка. Только врач может правильно оценить состояние ребенка, поставить диагноз и назначить необходимое лечение, учитывая особенности младенческого возраста, течения болезни и действия рекомендуемых лечебных средств.
Каждой маме необходимо помнить, что повышение температуры, изменение поведения ребенка, отказ от еды, появление признаков простуды является поводом для консультации с врачом. Вызвать врача на дом можно позвонив по телефону в регистратуру, в выходные дни можно всегда вызвать дежурного доктора. Если температура у ребенка выше 38.5-39.0, не сбивается обычными детскими жаропонижающими средствами, или присоединяется одышка, шумное, затрудненное дыхание, ребенок не реагирует на раздражители, ил появляются судороги – не медлите, срочно вызывайте «скорую помощь».
Вызвать врача на дом можно позвонив по телефону в регистратуру, в выходные дни можно всегда вызвать дежурного доктора. Если температура у ребенка выше 38.5-39.0, не сбивается обычными детскими жаропонижающими средствами, или присоединяется одышка, шумное, затрудненное дыхание, ребенок не реагирует на раздражители, ил появляются судороги – не медлите, срочно вызывайте «скорую помощь».
Посоветовавшись с врачом, можно начать лечение ребенка с безопасных и в то же время достаточно эффективных мер. К ним относится и применение растительных веществ (фитопрепаратов). В аптеках представлен широкий выбор простых растительных препаратов, изготовленных на основе травы термопсиса, чабреца; корней ипекакуаны, солодки, алтея; почек сосны, липы; листьев эвкалипта, мать-и-мачехи, подорожника и проч. Большой популярностью пользуются современные комбинированные растительные препараты: бронхикум (сироп от кашля, бальзам, ингалят, экстракт для ванны), «Доктор Тайсс» (сироп от кашля, бальзам), «Доктор МОМ» (сироп от кашля, мазь), туссамаг (бальзам, сироп от кашля) и другие. Комбинированные препараты, в состав которых входят простые растительные вещества, обладают большей эффективностью, оптимальными лечебными свойствами и хорошей переносимостью. Их можно применять в виде растираний (втираний), ванн, ингаляций, а также принимать внутрь в виде сиропа от кашля. Такие лекарственные формы, как отвары, капли, эликсиры, леденцы, пастилки, капсулы, детям раннего возраста не назначаются.
Комбинированные препараты, в состав которых входят простые растительные вещества, обладают большей эффективностью, оптимальными лечебными свойствами и хорошей переносимостью. Их можно применять в виде растираний (втираний), ванн, ингаляций, а также принимать внутрь в виде сиропа от кашля. Такие лекарственные формы, как отвары, капли, эликсиры, леденцы, пастилки, капсулы, детям раннего возраста не назначаются.
Хорошо зарекомендовали себя в сфере лечения и профилактики простудных заболеваний у детей современные препараты-иммуномодуляторы. Они заметно активизируют иммунный ответ организма ребенка на инфекцию, за счет чего длительность заболевания сокращается в среднем вдвое, сама простуда протекает заметно легче, а риск развития осложнений сводится к нулю. Иммуномодуляторы эффективны, как правило, если начать принимать их с первых признаков ОРЗ, не позже 3го дня болезни.
Лечение ОРВИ в домашних условиях
Помимо применения лекарств, существует ряд мер, способных облегчить состояние больного ребенка. Каждая мама должна уметь провести ту или иную процедуру в домашних условиях. Прежде всего, при ОРЗ необходимо приподнять головной конец кровати или подложить под голову ребенка подушку, так как может появиться срыгивание, повышенное слюноотделение, а при кашле и насморке — отделение мокроты и слизи из дыхательных путей. При низком положении головы есть риск аспирирования (вдыхания) отделяемого и развития удушья. Кроме того, возвышенное положение головы облегчает затрудненное при простуде дыхание. Воздух в комнате должен быть в меру влажным и теплым. Проветривать комнату часто, но не при больном ребенке.
Каждая мама должна уметь провести ту или иную процедуру в домашних условиях. Прежде всего, при ОРЗ необходимо приподнять головной конец кровати или подложить под голову ребенка подушку, так как может появиться срыгивание, повышенное слюноотделение, а при кашле и насморке — отделение мокроты и слизи из дыхательных путей. При низком положении головы есть риск аспирирования (вдыхания) отделяемого и развития удушья. Кроме того, возвышенное положение головы облегчает затрудненное при простуде дыхание. Воздух в комнате должен быть в меру влажным и теплым. Проветривать комнату часто, но не при больном ребенке.
Постельный режим назначается до нормализации температуры и стихания острых явлений ОРВИ (на 6—7 дней). Ребенку необходимо давать дополнительное количество жидкости, так как при лихорадке происходит ее повышенная потеря с потом, дыханием и физиологическими выделениями. Пища должна соответствовать возрасту по калорийности и пищевым ингредиентам, но механически и химически щадящий, умеренно теплой с ограничением поваренной соли, с достаточным содержанием витаминов. Чаще используется молочно-растительная диета с включением фруктов и овощей. Детей надо чаще поить, давая чай с 5% сахара, компот, клюквенный морс. В периоде реконвалесценции пища не должна отличаться от физиологической, но быть обогащенной витаминами. Многие дети в период болезни и несколько дней после нее отказываются есть в прежнем режиме, настаивать в таком случае нельзя, дополнительная нагрузка на органы пищеварения может затормозить процесс выздоровления. Пусть малыш ест то, что хочет и сколько хочет. После полного выздоровления аппетит восстановится.
Чаще используется молочно-растительная диета с включением фруктов и овощей. Детей надо чаще поить, давая чай с 5% сахара, компот, клюквенный морс. В периоде реконвалесценции пища не должна отличаться от физиологической, но быть обогащенной витаминами. Многие дети в период болезни и несколько дней после нее отказываются есть в прежнем режиме, настаивать в таком случае нельзя, дополнительная нагрузка на органы пищеварения может затормозить процесс выздоровления. Пусть малыш ест то, что хочет и сколько хочет. После полного выздоровления аппетит восстановится.
При появлении у детей раннего возраста первых признаков простуды можно начать лечение с растираний, лечебных ванн и компрессов. Необходимо помнить, что эти процедуры можно проводить лишь при температуре тела выше 38 ° С и при отсутствии повреждений и заболеваний кожи. Не достигающая этого предела температура специального лечения не требует: она свидетельствует о том, что организм своими силами борется с инфекцией. При температуре выше 38 ° С можно применять нелекарственные методы лечения. Помогут снизить температуру обтирания теплой водой: ребенок укрыт простынкой, открыли ножку, быстро обтерли, убрали под простынку, открыли другую, обтерли, закрыли и так далее. Эффективны также маленькие клизмочки с водой комнатной температуры (20-30 мл). При отсутствии эффективности от процедуры из лекарственных средств наиболее безопасно для ребенка применение от температуры парацетамола в возрастной дозировке и форме. Между приемами лекарства должно пройти как минимум 2 часа.
Помогут снизить температуру обтирания теплой водой: ребенок укрыт простынкой, открыли ножку, быстро обтерли, убрали под простынку, открыли другую, обтерли, закрыли и так далее. Эффективны также маленькие клизмочки с водой комнатной температуры (20-30 мл). При отсутствии эффективности от процедуры из лекарственных средств наиболее безопасно для ребенка применение от температуры парацетамола в возрастной дозировке и форме. Между приемами лекарства должно пройти как минимум 2 часа.
Растирания кожи груди, спины, шеи, голеней и стоп можно проводить с помощью бронхикум-бальзама, эвкалиптового бальзама «Доктор Тайсс», мази «Доктор МОМ», туссамаг-бальзама и других. Втирания в кожу осуществляются в течение 5-7 минут 2-3 раза в день и обязательно на ночь, по окончании процедуры ребенка нужно обернуть фланелью или мягкой шерстью. Растирания рекомендуются детям любого возраста, начиная с рождения.
Лечебные растительные ванны тоже показаны детям любого возраста. Детям до года рекомендуется температура воды около 38° С, такую температуру необходимо поддерживать в течение всего приема ванны, то есть 10-15 минут. В воде растворяется необходимый объем растительного препарата: бронхикум-ванна с тимьяном (20-30 мл), эвкабал-бальзам (из тюбика выдавливается полоска бальзама длиной 10-20 см). При необходимости ванну повторяют ежедневно. После ванны ребенка следует укутать и уложить спать. В случае повышенной потливости необходимо через некоторое время после принятия ванны осторожно переодеть ребенка в теплую сухую одежду.
В воде растворяется необходимый объем растительного препарата: бронхикум-ванна с тимьяном (20-30 мл), эвкабал-бальзам (из тюбика выдавливается полоска бальзама длиной 10-20 см). При необходимости ванну повторяют ежедневно. После ванны ребенка следует укутать и уложить спать. В случае повышенной потливости необходимо через некоторое время после принятия ванны осторожно переодеть ребенка в теплую сухую одежду.
Компрессы на грудную клетку делают с применением любого растительного масла: ребенка обертывают мягкой тканью, смоченной подогретым на водяной бане маслом, после чего накладывают тонкий полиэтилен, затем ватную или шерстяную прокладку, и все это закрепляется на груди бинтом или косынкой. Компрессы делают на срок не менее 2-х часов, их можно повторять до 2-3 раз в сутки.
Лечебное действие растираний, лекарственных ванн и компрессов обусловлено содержанием в растительных препаратах ароматических (эфирных) масел. Во время процедуры они свободно проникают через кожу в кровь и лимфу и оказывают целебное и успокаивающее воздействие: улучшается общее самочувствие ребенка, работа сердца. Кроме того, при принятии растительных ванн ароматические пары проникают в дыхательные пути, способствуя восстановлению нормального дыхания.
Кроме того, при принятии растительных ванн ароматические пары проникают в дыхательные пути, способствуя восстановлению нормального дыхания.
Бронхикум-бальзам, эвкалиптовый бальзам «Доктор Тайсс», мазь «Доктор МОМ», туссамаг-бальзам от простуды содержат эвкалиптовое, камфорное, хвойное (сосновое) и мускатное масла. Они снимают воспаление, разжижают мокроту, устраняют препятствия к ее выведению, улучшают дыхание, уменьшают кашель. Кроме того, нагреваясь до температуры тела, эфирные масла переходят в летучее состояние и оказывают лечебное воздействие также и при вдыхании. Благодаря двойному эффекту втирание бальзамов и мазей является смягчающим средством при простудных заболеваниях.
Затруднение носового дыхания при ОРВИ и гриппе вызывает беспокойство ребенка, у младенцев мешает сосанию, нарушает сон. У маленьких детей, не умеющих сморкаться, проще всего удалять слизь из носовых ходов с помощью резиновой груши, однако это требует осторожности и умения, можно прочищать нос мягкими ватными тампонами, смоченными стерильным растительным маслом или кипяченой водой. Если ребенок умеет сморкаться, то очищать надо по очереди каждую ноздрю, зажимая другую, иначе инфекция может попасть в глаза и уши. Слабый эффект медикаментозных средств от насморка связан чаще всего, с одной стороны, с тем, что используется неподходящее лекарство, а с другой — что ожидание результата сразу после первого введения преждевременно. Капли в нос по механизму местного действия относятся к сосудосуживающим средствам, которые снимают отек воспаленной слизистой и тем самым улучшают прохождение воздуха через нос, поэтому такие капли следует использовать только при заложенном носовом дыхании. Нафтизин или галазолин, наиболее часто применяемые с этой целью, имеют детские формы, но требуют осторожности и строго контролируемого дозирования, так как частое закапывание этих лекарств приводит к раздражению эпителия верхних дыхательных путей и даже атрофии слизистой оболочки. Чтобы смыть микробов со слизистой, лучше использовать аптечные солевые растворы, в том числе с морской солью, на любом этапе насморка.
Если ребенок умеет сморкаться, то очищать надо по очереди каждую ноздрю, зажимая другую, иначе инфекция может попасть в глаза и уши. Слабый эффект медикаментозных средств от насморка связан чаще всего, с одной стороны, с тем, что используется неподходящее лекарство, а с другой — что ожидание результата сразу после первого введения преждевременно. Капли в нос по механизму местного действия относятся к сосудосуживающим средствам, которые снимают отек воспаленной слизистой и тем самым улучшают прохождение воздуха через нос, поэтому такие капли следует использовать только при заложенном носовом дыхании. Нафтизин или галазолин, наиболее часто применяемые с этой целью, имеют детские формы, но требуют осторожности и строго контролируемого дозирования, так как частое закапывание этих лекарств приводит к раздражению эпителия верхних дыхательных путей и даже атрофии слизистой оболочки. Чтобы смыть микробов со слизистой, лучше использовать аптечные солевые растворы, в том числе с морской солью, на любом этапе насморка.
Другая группа местных средств, применяемых для лечения ринита, оказывает губительное воздействие на возбудителя заболевания — вирусы и микробы. Это различные спреи, раствор протаргола, большое количество сложных капель и мазей, обладающих комбинированным — сосудорасширяющим, противоотечным и дезинфицирующим действием.
Для уменьшения насморка и кашля целесообразно применять ингаляции — вдыхание паров растительных веществ, содержащих ароматические масла; они попадают непосредственно в дыхательные пути, обволакивают и увлажняют их, снимают раздражение, кашель. Для проведения ингаляций используются: бронхикум-ингалят, содержащий ароматические масла эвкалипта, хвои, тимьяна; мазь «Доктор МОМ», эвкалиптовый бальзам «Доктор Тайсс», туссамаг-бальзам и другие средства. Новорожденным и грудным детям ингаляции проводятся особым способом: с помощью испарения из открытой емкости (кастрюли) горячей воды с растворенным в ней растительным веществом. При этом окна и двери кухни (или иного помещения, где находится бодрствующий или спящий ребенок) необходимо плотно закрыть. Пропорции раствора для ингаляции: на 2-2,5 л горячей воды 2-3 чайных ложки бальзама, ингалята или мази. Ребенок должен находиться в данном помещении и вдыхать пары в течение 1-1,5 часов.
Пропорции раствора для ингаляции: на 2-2,5 л горячей воды 2-3 чайных ложки бальзама, ингалята или мази. Ребенок должен находиться в данном помещении и вдыхать пары в течение 1-1,5 часов.
Сочетание ванн, растираний и ингаляций приводит к скорейшему выздоровлению. Правильное проведение растираний, ванн, компрессов и ингаляций с помощью растительных веществ не может нанести ущерб здоровью ребенка. Однако эти процедуры необходимо согласовывать с врачом, точно так же, как и прием сиропов от кашля внутрь.
Растительные сиропы от кашля назначают грудным детям с 6 месяцев. Перед употреблением сиропы необходимо взбалтывать. Хранить их следует в темном, прохладном месте. Вот характеристика некоторых сиропов:
Бронхикум — сироп от кашля (содержит тимьян, шиповник, мед и другие вещества), назначается внутрь по 0,5 чайной ложки 2-4 раза в день. Нежелательно применение сиропа в первые месяцы жизни, поскольку в его состав входит мед. При приеме бронхикум-сиропа на 3-5-ый день кашель смягчается, становится более редким.
«Доктор Тайсс» — сироп с подорожником от кашля, применяется внутрь по 0,5 чайной ложки каждые 2-3 часа (с ночным перерывом). Рекомендуется применять при кашле с затрудненным отделением мокроты.
«Доктор МОМ» — растительный сироп от кашля (содержит солодку, базилик, шафран), применяется внутрь по 0,5-1 чайной ложке 3 раза в день. Особенно рекомендуется при першении, раздражительном, судорожном кашле.
Туссамаг — сироп от кашля (содержит экстракт тимьяна), применяется с 9-12 месяцев по 0,5-1 чайной ложке 3 раза в день. Особенно показан при сухом кашле.
Все растительные вещества в домашних условиях применяются по назначению врача и только для лечения легких простудных заболеваний детей раннего возраста. Тяжелое течение ОРВИ, подозрение на осложнения требуют стационарного лечения.
Профилактика гриппа
Профилактика гриппа проводится с помощью специфической вакцинопрофилактики. Время прививки должно предшествовать началу эпидемии гриппа, поскольку вакцины создаются с учетом циркулирующих вирусов гриппа в данный сезон. Применяются специальные вакцины для детей раннего возраста, для школьников, взрослых и пожилых людей. Редко возникает реакция на вакцину в виде кратковременного недомогания, повышения температуры. Она протекает значительно легче болезни, и бояться ее не следует. Иммунитет формируется только против гриппа, поэтому вакцинированный ребенок вполне может заболеть другим вирусным заболеванием.
Применяются специальные вакцины для детей раннего возраста, для школьников, взрослых и пожилых людей. Редко возникает реакция на вакцину в виде кратковременного недомогания, повышения температуры. Она протекает значительно легче болезни, и бояться ее не следует. Иммунитет формируется только против гриппа, поэтому вакцинированный ребенок вполне может заболеть другим вирусным заболеванием.
Всех заболевших гриппом следует изолировать от здоровых. Вы скажете, что ребенка изолировать сложно. И будете правы. Ведь ему постоянно что-то нужно. Для того чтобы риск заражения свести к минимуму, наденьте на заболевшего 6-слойную марлевую повязку, если это ОРВИ или грипп. Повязку менять на новую каждые 3 часа. Хорошо проветрить помещение, где находился больной, регулярно проводить влажную уборку. Всем, кто контактирует с больным гриппом, в течение недели рекомендуется закапывать в нос интерферон, можно давать афлубин, арбидол, аскорбиновую кислоту или дибазол. Взрослым рекомендуется принимать ремантадин в профилактической дозе, арбидол. Детям старше 1 года полезно назначать альгирем.
Детям старше 1 года полезно назначать альгирем.
К разряду профилактических мер относятся также закаливание, общеукрепляющие процедуры, полноценный летний отдых, здоровый образ жизни: соблюдение режима дня, регулярные прогулки, соответствующий возрасту сон, употребление свежих фруктов, чеснока и лука.
Следует обратить внимание, что курение родителей вредит ребенку, так как табачный дым, который ребенок вдыхает, оказывает вредное воздействие на слизистую оболочку дыхательных путей и способствует воспалению.
Очень интересным является применение ароматерапии для защиты от инфекций. Установите посреди комнаты лампадку, на блюдце капните пихтового или эвкалиптового масла и зажгите свечу. Постепенно испаряясь, молекулы пахучего антимикробного вещества сделают свое дело. Еще лучше ко всему этому, на ночь, каждому члену семьи съесть по зубчику чеснока.
Профилактика ОРВИ у детей
Одним из актуальных вопросов в осеннее –зимний период является профилактика респираторных инфекций у детей разных возрастов.
Неспецифическая профилактика предусматривает использование как общих, так и специальных средств и методов (препаратов и процедур, повышающих неспецифическую резистентность к инфекционным агентам и противовирусных препаратов). Неспецифическая сезонная иммунокоррекция в период эпидемии гриппа или локальных вспышек других ОРЗ дополняется экстренной (по эпидемическим показаниям) профилактикой, которая осуществляется противовирусными препаратами.
Неспецифическая профилактика гриппа и ОРВИ у детей дошкольного возраста.
Наиболее трудоёмким методом, хотя и более щадящим для организма, является повышение неспецифической резистентности организма ребенка, так называемая неспецифическая профилактика, включающая в себя целый комплекс мероприятий.
В первую очередь это закаливающие процедуры, начиная от самых доступных – ножных ванн или ходьбы босиком до посещения бассейна и занятий в оздоровительных комплексах. При закаливании следует придерживаться следующих принципов:
— закаливающие процедуры можно проводить только здоровым детям; противопоказаниями являются лихорадочные состояния, период ранней реконвалесценции после ОРЗ, заболевания с серьёзным нарушением функций сердечно-сосудистой, дыхательной, нервной систем;
— начинать со слабых доз закаливающих воздействий с последующим постепенным их увеличением, например, ежедневно снижая на 1 градус температуру воды для ножных ванн или настойки трав для полоскания горла;
— использовать воздействие на организм различных агентов окружающей среды – воды, воздуха, ультрафиолетовых лучей;
— процедуры проводить регулярно, чередуя слабые и более сильные закаливающие агенты на всём протяжении закаливания;
— стремиться к созданию положительных эмоций во время процедур.
Первостепенное значение имеет полноценное, богатое не только белками, но и витаминами питание. Оптимальным способом является приём поливитаминов.
Иммуномодулирующей и антиоксидантной активностью, а также противовоспалительным, адаптогенным и радиопротективным действием обладают комплексные витаминные препараты Веторон и Веторон-Е (перорально с 5 лет по 3-4 капли, с 7 лет – по 5-7 капель 1 раз в день или в капсулах с 6 лет по 5-80 мг 1 раз в день).
Следует широко использовать витамины С, А и группы В в возрастных дозировках. Оптимальное соотношение указанных витаминов содержат препараты «Гексавит», «Ревит», «Декамевит» и «Ундевит». Их рекомендуется принимать в возрастных дозировках 2-3 раза в день после еды курсом 20-30 дней.
Детям в холодный сезон года рекомендуется применять сироп из плодов шиповника по 1 чайной ложке в день.
Признанными средствами укрепления неспецифической резистентности являются адаптогены – безвредные биологически активные вещества растительного или животного происхождения, способные восстанавливать нарушенные функции организма. Такими препаратами являются и многие биологически активные добавки (БАД). Как правило, адаптогены назначаются в периоды сезонных перенапряжений адаптивных механизмов организма – осенью и весной. В отношении острых респираторных инфекций эти препараты обладают достаточно выраженным защитным эффектом. Длительный приём (в течение 1-2 месяцев) адаптогенов не сопровождается какими-либо побочными эффектами, но следует помнить о возможной индивидуальной непереносимости и наличии у некоторых из них противопоказаний, поэтому посоветоваться на этот счет с педиатром будет необходимо.
Такими препаратами являются и многие биологически активные добавки (БАД). Как правило, адаптогены назначаются в периоды сезонных перенапряжений адаптивных механизмов организма – осенью и весной. В отношении острых респираторных инфекций эти препараты обладают достаточно выраженным защитным эффектом. Длительный приём (в течение 1-2 месяцев) адаптогенов не сопровождается какими-либо побочными эффектами, но следует помнить о возможной индивидуальной непереносимости и наличии у некоторых из них противопоказаний, поэтому посоветоваться на этот счет с педиатром будет необходимо.
Наиболее популярными адаптогенами являются экстракты из корней элеутерококка и женьшеня, настойка аралии, препараты эхинацеи, морских водорослей («Фитолон»), хвои сосны и ели («хвойные таблетки-лесмин»), меда («витамедин»), а также адаптогены животного происхождения: из пчелиного маточного молочка – «апилак», гидролизат мидий – «вирамид», из пантов марала – «пантокрин» и др.
Схемы применения основных адаптогенов:
Иммунал – по 5-10 капель перорально (1-3 года), по 10-15 капель (с 7 лет) 3 раза в день;
Эхинацин – по 5 мл перорально (до 3 лет), по 10-15 мл (с 4 лет) 2 раза в день;
Доктор Тайсс – настойка эхинацеи – перорально с 1 года – по 10-20 капель 3 раза в день;
Эхинацея Гексал – перорально по 5-7 капель с 12 лет и старше 2 раза в день.
Экстракт элеутерококка – по 1-2 капли на год жизни 2 раза в день 25-30 дней.
Настойка аралии – по 1-2 капли на год жизни 1 раз в день за 30 мин до еды в течение 2-3 недель.
Для специфической профилактики заболеваний бактериальной этиологии у часто болеющих детей со сниженной резистентностью предложено применение иммуномодуляторов вакцинного типа, содержащих в своем составе антигенные детерминанты наиболее распространённых бактериальных возбудителей респираторных инфекций.
Для решения вопросов экстренной профилактики большое значение отводится препаратам, которые оказывают быстрое защитное действие от всех возбудителей острых респираторных инфекций. В качестве средств экстренной профилактики могут быть использованы орошения полости рта отварами лечебных трав (ромашки, календулы, шалфея и др.), соком каланхоэ, чеснока и лука (в разведении 20-30 капель на стакана воды), а также бактериальных иммунокорректоров местного действия (Имудон, ИРС-19)
Использование, типы, риски и взаимодействия
Мы включаем продукты, которые, по нашему мнению, полезны для наших читателей. Если вы покупаете по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Если вы покупаете по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Молоко магнезии — стандартное эффективное средство от запоров. Люди могут купить его в аптеке без рецепта.
В этой статье будет рассказано, что это такое и как его использовать, а также описаны общие побочные эффекты.
Поделиться на PinterestМолоко магнезии может облегчить запор, облегчить изжогу и расстройство желудка.Молоко магнезии содержит магний, который является естественным минералом. Человеческому телу необходим магний для правильного функционирования многих его систем, в первую очередь мышц и нервов.
Молоко магнезии также известно как гидроксид магния, что является его химическим названием. Молоко магнезии можно купить без рецепта.
Люди не должны давать молоко с магнезией детям младше 2 лет без рекомендации врача.
Люди используют молоко с магнезией в качестве слабительного при запоре, а также при расстройстве желудка и изжоге. Это потому, что он может уменьшить количество кислоты в желудке, увеличивая при этом воду в кишечнике.
Это потому, что он может уменьшить количество кислоты в желудке, увеличивая при этом воду в кишечнике.
Гидроксид магния работает путем вытягивания воды из тканей вокруг кишечника в кишечник, чтобы «вымыть» содержимое.
Первоначальная форма магнезиального молока обычно вызывает испражнение за 30 минут до 6 часов.
Магнезиальное молоко — одно из наиболее часто используемых безрецептурных средств лечения запоров. Запор — это когда стул проходит менее трех раз в неделю.
Люди, страдающие запорами, могут сообщать о следующих симптомах:
- твердый, комковатый стул
- вздутие живота
- ощущение полного опустошения после посещения туалета
- дискомфорт в области живота
- ощущение необходимости чрезмерно напрягаться
Молоко магнезии можно купить в виде таблеток или жидкости. При использовании таблетированной формы человеку обычно необходимо разжевать таблетку перед глотанием.
Магнезиальное молоко выпускается в виде жидкости обычной крепости или концентрированной жидкости. Люди не должны давать концентрированную жидкость детям до 12 лет.
Люди не должны давать концентрированную жидкость детям до 12 лет.
Люди могут покупать различные формы магнезиального молока в аптеках или в Интернете.
Людям не следует принимать больше лекарств, чем рекомендовано на упаковке.
Чтобы принять жидкое молоко с магнезией, человек может смешать его с молоком или водой. Перед отмериванием дозы хорошо встряхните флакон. Дозировка зависит от того, почему человек принимает лекарство.
Молоко магнезии от запора
Людям любого возраста следует выпивать полный стакан или 8 унций воды с каждой дозой молока магнезии.Для точности используйте дозировочную чашку или ложку на 15 мл. Лучше всего принимать лекарство перед сном.
При использовании оригинальной версии магнезиального молока от запоров дозировка в миллилитрах (мл) варьируется в зависимости от возраста человека:
- взрослые могут принимать 30-60 мл
- дети от 6 до 11 лет могут принимать 15-30 мл
- посоветуйтесь с врачом, прежде чем давать это лекарство детям до 6 лет
Для концентрированной версии магнезиального молока дозировка ниже:
- взрослые могут принимать 15-30 мл.
 лекарство для детей до 12 лет
лекарство для детей до 12 лет
Существуют также жевательные таблетки для детей.Детям следует выпивать полный стакан жидкости с каждой дозой. Дозировка варьируется в зависимости от возраста:
- дети в возрасте от 6 до 13 лет могут принимать 3–6 таблеток в день
- дети в возрасте от 2 до 6 лет могут принимать 1–3 таблетки в день
- Проконсультируйтесь с врачом, прежде чем давать это лекарство детям младше 2 года
Люди не должны принимать магнезиальное молоко в качестве слабительного более 7 дней подряд. Любой, кто все еще нуждается в слабительном или испытывает постоянную боль в области живота, должен поговорить с врачом.
Молоко с магнезией обычно снимает запор в течение 6 часов после его приема. Если после употребления магнезиального молока у человека не опорожняется кишечник, ему следует прекратить его употребление и поговорить с врачом. Может быть другая причина запора, которую врачи могут вылечить.
Молоко с магнезией при других проблемах с пищеварением
Наряду с облегчением запора, люди могут также использовать некоторые разновидности молока с магнезией для облегчения изжоги и кислотного расстройства желудка.
Взрослым следует принимать по 5-15 мл за раз, запивая водой, и повторять до 4 раз в день по мере необходимости.Они не должны принимать более 60 мл в любой 24-часовой период.
При использовании магнезиального молока в качестве антацида оно также может оказывать слабительное действие. Не используйте молоко с магнезией в качестве антацида более 14 дней подряд.
Проконсультируйтесь с врачом перед использованием магнезиального молока для лечения других проблем с пищеварением у детей младше 12 лет.
Большинство людей, принимающих магнезиальное молоко, не испытывают побочных эффектов.
Наиболее частыми побочными эффектами молока с магнезией являются:
- диарея
- спазмы желудка
- меловой вкус
- чувство тошноты
- рвота
Магнезийное молоко также имеет более серьезные побочные эффекты.Людям, которые испытывают любое из следующих событий, следует немедленно прекратить прием препарата и обратиться за медицинской помощью:
- ректальное кровотечение
- отсутствие дефекации после приема
- сильная тошнота или рвота
- медленное сердцебиение
- головокружение
Серьезные побочные эффекты более вероятны, если человек употребляет больше молока с магнезией, чем рекомендуется, или если он принимает его в течение длительного периода времени.
Людям, принимающим это лекарство, необходимо пить много воды, чтобы предотвратить обезвоживание.Если у кого-то возникнет диарея после приема дозы молока с магнезией, ему следует воздержаться от повторного приема.
При передозировке молока с магнезией следует обратиться за неотложной медицинской помощью. Симптомы передозировки могут включать:
- сильная диарея
- мышечная слабость
- изменение настроения
- медленное или нерегулярное сердцебиение
- слабое мочеиспускание или его отсутствие
У некоторых людей может быть аллергия на магнезиальное молоко. Признаки аллергической реакции, требующей медицинской помощи, включают:
- крапивница
- затрудненное дыхание
- отек лица, губ, языка или горла
Людям с нарушенной функцией почек следует избегать употребления магнезиального молока.
Магний может проникать через плаценту в тело плода. Однако врачи не знают, безопасно ли употреблять магнезиальное молоко во время беременности, так как об этом нет данных.
Небольшие количества магния также могут попадать в грудное молоко, но, опять же, врачи не знают о безопасности этого.
Таким образом, общий совет — избегать использования магнезиального молока во время беременности или кормления грудью.
Молоко магнезии препятствует действию широкого спектра лекарств, а значит, влияет на их действие.К ним относятся лекарства, отпускаемые по рецепту и без рецепта, а также витамины и добавки.
Благодаря тому, что магнезиальное молоко воздействует на жидкости в кишечнике, оно может препятствовать правильному всасыванию таблеток.
Примеры возможных взаимодействий включают:
- тетрациклин
- дигоксин
- пеницилламин
- бисфосфонаты
- кетоконазол
Молоко магнезии является хорошо известным и эффективным слабительным средством для краткосрочного лечения запоров.
Люди не должны употреблять магнезиальное молоко более 7 дней за один раз при запоре или 14 дней за один раз при других проблемах с пищеварением. Постоянные симптомы могут быть признаком более серьезного состояния здоровья кишечника, поэтому, если проблема не исчезнет, человеку следует обратиться к врачу.
Постоянные симптомы могут быть признаком более серьезного состояния здоровья кишечника, поэтому, если проблема не исчезнет, человеку следует обратиться к врачу.
Молоко магнезии работает путем втягивания воды в кишечник из окружающих тканей. Это означает, что он может препятствовать усвоению организмом ряда других лекарств, в том числе рецептурных, пищевых добавок и витаминов.
Одна из наиболее частых причин запоров — это диета с низким содержанием клетчатки. Употребление в пищу продуктов, богатых клетчаткой, таких как фрукты, овощи и цельнозерновые продукты, может снизить у человека шансы на развитие запора.
Обильное питье также важно для работы кишечника.
Любой, кто принимает лекарства от какого-либо заболевания, должен поговорить с врачом, прежде чем принимать молоко с магнезией.
продуктов, которых следует избегать при грудном вскармливании
- Определите, какие продукты безопасны для употребления сейчас, когда вы больше не беременны
- Какие продукты и ингредиенты опасны и почему
Как и во время беременности, то, что вы едите во время грудного вскармливания, является ключом к питанию вашего ребенка. Поэтому важно продолжать делать здоровый выбор, делая упор на цельные продукты, такие как свежие фрукты и овощи, цельнозерновые, бобы, нежирный белок, обезжиренные молочные продукты (или немолочные альтернативы), орехи и семена. Сохранение привычек здорового питания во время грудного вскармливания не только обеспечит хорошее питание вам и вашему ребенку, но и будет способствовать его развитию (и длительному) вкусу к здоровой пище.
Поэтому важно продолжать делать здоровый выбор, делая упор на цельные продукты, такие как свежие фрукты и овощи, цельнозерновые, бобы, нежирный белок, обезжиренные молочные продукты (или немолочные альтернативы), орехи и семена. Сохранение привычек здорового питания во время грудного вскармливания не только обеспечит хорошее питание вам и вашему ребенку, но и будет способствовать его развитию (и длительному) вкусу к здоровой пище.
Однако, поскольку кормящая мать больше не подвержена более высокому риску заражения болезнями пищевого происхождения, и поскольку ваша физиология и младенцы не так связаны, как когда она была в утробе матери, теперь вы можете наслаждаться многими продуктами, которые считались опасными во время беременности. беременность.Однако важно отметить, что во время грудного вскармливания не менее важно соблюдать правила безопасности пищевых продуктов в дополнение к здоровому питанию. Вот некоторые из продуктов, которыми теперь может наслаждаться кормящая мать:
Вот некоторые из продуктов, которыми теперь может наслаждаться кормящая мать:
- Сырые или недоваренные яйца, рыба, мясо и птица
- Мясные деликатесы, мясные закуски и хот-доги (помните, что эти продукты часто содержат натрий и нитраты)
- Паштет, мясные пасты, копченые морепродукты и салаты на основе майонеза, приготовленные в магазине, например, яичный салат, салат из тунца, куриный салат или салат из морепродуктов
- Непастеризованные молочные продукты, сидр и непастеризованные соки, приобретенные в магазине
Вы также можете продолжать есть мед, даже если ваш маленький ребенок не может.В то время как мед и некоторые кукурузные сиропы представляют опасность для младенцев в возрасте до 1 года из-за возможности развития ботулизма (редкое, но серьезное паралитическое заболевание, вызываемое ботулиническим токсином), желудочно-кишечная система кормящей матери уничтожает все потенциально присутствующие споры, прежде чем попасть в нее. кровоток и грудное молоко. Кислая пища (например, цитрусовые и помидоры), острая пища или пища с сильным вкусом (например, чеснок) и «газообразная пища» (например, брокколи и цветная капуста) связаны с газообразованием и нервозностью у ребенка, но они не более вероятно, чем другие продукты, чтобы беспокоить детей , чьи кишки только что осваивают всевозможные соединения.Кроме того, все эти продукты являются частью здорового питания, поэтому наслаждайтесь ими!
кровоток и грудное молоко. Кислая пища (например, цитрусовые и помидоры), острая пища или пища с сильным вкусом (например, чеснок) и «газообразная пища» (например, брокколи и цветная капуста) связаны с газообразованием и нервозностью у ребенка, но они не более вероятно, чем другие продукты, чтобы беспокоить детей , чьи кишки только что осваивают всевозможные соединения.Кроме того, все эти продукты являются частью здорового питания, поэтому наслаждайтесь ими!
Аналогичным образом, вы не должны избегать или ограничивать употребление основных аллергенов (молоко, яйца, арахис, древесные орехи, соя, пшеница, рыба и моллюски) в своем рационе во время грудного вскармливания, чтобы снизить риск аллергии у вашего ребенка. На самом деле, верно обратное. Ограничение диеты может отрицательно повлиять на питание вашего ребенка, потому что воздействие на иммунную систему «оскорбительных» продуктов действительно может помочь организму научиться их переносить.Полное избегание или отсроченное введение без медицинских причин для подозрения на раннюю аллергию у ребенка помешает иммунной системе узнать, что эти продукты на самом деле не вредны. Итог: соблюдайте разнообразную диету, чтобы с самого начала тренировать иммунную систему вашего растущего ребенка.
Итог: соблюдайте разнообразную диету, чтобы с самого начала тренировать иммунную систему вашего растущего ребенка.
Во время грудного вскармливания лучше всего ограничить или исключить использование некоторых добавок и химикатов. Такие продукты и ингредиенты, которых лучше ограничивать или избегать во время грудного вскармливания, включают:
Кофеин
Большинство кормящих матерей могут потреблять кофеин в умеренных количествах (не более 200–300 миллиграммов в день или около 2–3 чашек кофе).Хотя нет никаких доказательств того, что кофеин снижает количество молока, вам следует понаблюдать за ребенком, чтобы определить, как он переносит ваше потребление. Если у вашего ребенка широко раскрытые глаза, он активен, насторожен или суетлив, возможно, он чрезмерно стимулируется кофеином. Младенцы, чьи матери полностью избегали кофеина во время беременности, похоже, больше реагируют на кофеин в рационе мамы. Но учтите, что чувствительность вашего ребенка к кофеину может измениться — если она пострадала сейчас, попробуйте ограничить или прекратить потребление кофеина, а затем повторите попытку через несколько месяцев.
Помимо кофе (как обычного, так и без кофеина), кофеин также присутствует в не травяных чаях (например, зеленый, матча, йерба мате, чай, черный и улун), лекарствах (например, некоторых лекарствах от головной боли и мигрени), шоколаде, газированных напитках. , некоторые растительные продукты и добавки (которые содержат гуарану / поллинеа купана и орех кола / кола нитида) и определенные энергетические напитки.
Меркурий
Метилртуть содержится в пище, которую едят некоторые виды рыб, и остается в организме рыбы после того, как ее съели.Когда кормящая женщина ест эту рыбу, некоторое количество метилртути попадает в ее грудное молоко и может нанести вред развивающейся нервной системе ребенка.
Рыба является важным источником ряда высококачественных питательных веществ, от белка до жирных кислот, поэтому не избегайте всей рыбы, но избегайте рыбы, которая, как известно, содержит большое количество метилртути, такой как акула, белый тунец, рыба-меч и королевская макрель. . Вместо этого старайтесь еженедельно съедать 12 унций этой рыбы с низким содержанием ртути: дикого лосося, консервированного светлого тунца, креветок, тилапии и сардин.Если вы не едите рыбу или продукты, содержащие DHA (например, жареные водоросли, нори, постную говядину и пастеризованные молочные продукты), мы рекомендуем принимать послеродовые добавки с DHA и EPA (омега-3).
. Вместо этого старайтесь еженедельно съедать 12 унций этой рыбы с низким содержанием ртути: дикого лосося, консервированного светлого тунца, креветок, тилапии и сардин.Если вы не едите рыбу или продукты, содержащие DHA (например, жареные водоросли, нори, постную говядину и пастеризованные молочные продукты), мы рекомендуем принимать послеродовые добавки с DHA и EPA (омега-3).
Искусственные подсластители
Исследования относительно воздействия искусственных подсластителей отсутствуют, поэтому кормящим женщинам рекомендуется с осторожностью использовать искусственные подсластители, включая сахарин (ключевой ингредиент Sweet-n-Low ™), Splenda ™ / сукралоза, Stevia ™, Nutrasweet ™ / аспартам и ацесульфам-К.Вместо этого ешьте цельные продукты, а когда вы хотите немного сладости, выбирайте мед и 100% чистый кленовый сироп и, да, простой старый тростниковый сахар в умеренных количествах.
Спирт
Когда дело доходит до употребления алкоголя во время кормления грудью, лучше проявить осторожность. Американская академия педиатрии утверждает, что употребление алкогольных напитков следует свести к минимуму и ограничить их периодическим приемом, а также что кормление грудью должно происходить через 2 часа или дольше после приема алкоголя, чтобы минимизировать его концентрацию в проглоченном молоке.
Американская академия педиатрии утверждает, что употребление алкогольных напитков следует свести к минимуму и ограничить их периодическим приемом, а также что кормление грудью должно происходить через 2 часа или дольше после приема алкоголя, чтобы минимизировать его концентрацию в проглоченном молоке.
Если вы любите алкоголь, знайте, что он очищает грудное молоко с той же скоростью, что и кровь. Если вы больше не чувствуете воздействия алкоголя, обычно можно снова кормить ребенка грудью. Общее практическое правило — подождать 1-2 часа после каждого выпитого напитка перед возобновлением грудного вскармливания. Накачивание и откачивание больше не рекомендуется, если, конечно, вы не находитесь в состоянии алкогольного опьянения и вам необходимо облегчиться или откачать молоко вместо пропущенного кормления, чтобы поддерживать кормление. В этом случае молоко, сцеженное во время этого сеанса, следует выбросить.
В то время как текущие исследования показывают, что употребление 1-2 порционных напитков, похоже, не вредит кормящемуся ребенку, ежедневное или постоянное употребление алкоголя во время грудного вскармливания связано с меньшим потреблением молока ребенком, пониженным рефлексом выброса молока и возможной задержкой двигательных навыков. развитие в один год.
развитие в один год.
Придерживайтесь разнообразной, богатой питательными веществами диеты, включающей свежие фрукты и овощи, цельнозерновые продукты, нежирный белок, обезжиренные молочные продукты, бобы, орехи и семена.
Сведите к минимуму известные риски, избегая опасной пищи и соблюдая правила безопасности пищевых продуктов.
Ограничьте общее ежедневное потребление кофеина до не более 200-300 миллиграммов (или примерно 2-3 маленьких чашки кофе) из всех источников кофеина. Избегайте морепродуктов с высоким содержанием ртути, таких как тунец, акула, королевская макрель и рыба-меч, и вместо этого выбирайте морепродукты с низким содержанием ртути, такие как лосось, тилапия, консервированный светлый тунец и креветки. Ограничьте потребление алкоголя не более чем 1-2 порциями в день и только изредка (помните, что 1 порция равна 12 унциям пива, 5 унциям вина или 1,5 унциям дистиллированного спирта или ликера, такого как ром).Обратите внимание, что чайный гриб также содержит алкоголь (и кофеин). Из-за отсутствия исследований безопасности, преимуществ и потенциальных рисков, связанных с чайным грибом, лучше избегать его при грудном вскармливании.
Из-за отсутствия исследований безопасности, преимуществ и потенциальных рисков, связанных с чайным грибом, лучше избегать его при грудном вскармливании.
Ведите дневник питания, если вы заметили реакцию или повышенную чувствительность у вашего ребенка
Если вы подозреваете, что ваш ребенок, находящийся на грудном вскармливании, реагирует на что-то из вашего рациона, ведите дневник питания, чтобы отмечать, что вы едите, пьете и когда. Также укажите, какое (грудное молоко? Смесь?) И как (грудь? Из бутылочки?) И когда ест ваш ребенок, а также его положение во время кормления (лежа на боку? В колыбели?) И какие-либо симптомы.
Подробный журнал приема пищи поможет вам определить закономерности, а ваш лечащий врач даст вам более точные рекомендации.
Источники
Sylvetsky, AC, AL Gardner, V Bauman, JE Blau, HM Garraffo, PJ Walter и KI Rother. «Непитательные подсластители в грудном молоке». J Toxicol Environ Health A. Том 78. Выпуск 16 (2015 г.): страницы 1029-32.
«Непитательные подсластители в грудном молоке». J Toxicol Environ Health A. Том 78. Выпуск 16 (2015 г.): страницы 1029-32.
Бонята, Келли. «Грудное вскармливание и алкоголь». Kellymom.com. Дата обращения 5 марта 2018 г.
Как правильно питаться при грудном вскармливании
Ответ на извечное беспокойство о том, какую пищу вам следует есть (или избегать) во время грудного вскармливания, полон мифов и сказок старых жен. Многие женщины обеспокоены тем, что у кормящих мам слишком много диетических правил и ограничений, которым нужно следовать. Может быть страшно думать, что вы не сможете есть достаточно хорошо для своего ребенка, или это может звучать так, как будто вы должны отказаться от слишком большого количества продуктов, которые вам нравятся.Некоторых женщин этого достаточно, чтобы дважды подумать о кормлении грудью.
На самом деле правил и ограничений для кормящих мам не так уж и много. Помимо того, что вам нужно около 500 дополнительных калорий в день, вы можете есть все, что хотите, в умеренных количествах, конечно.
Помимо того, что вам нужно около 500 дополнительных калорий в день, вы можете есть все, что хотите, в умеренных количествах, конечно.
Итак, какие продукты вам следует есть во время грудного вскармливания, что на самом деле является «правильной» диетой при грудном вскармливании и как вы можете вписаться в выбор здоровой пищи в эти тяжелые дни, будучи занятой молодой мамой?
Не бойся быть идеальным
Не нужно беспокоиться о том, чтобы иметь идеальную диету для получения обильного грудного молока.Независимо от того, что вы едите, ваше тело готово вырабатывать достаточно грудного молока для вашего ребенка (или младенцев).
Как получить необходимые организму питательные вещества
По-прежнему важно хорошо питаться , чтобы в вашем организме и в грудном молоке было много питательных веществ. Вы можете продолжать принимать витамины для беременных и во время кормления грудью, но большая часть ваших питательных веществ должна поступать из продуктов, которые вы едите. Да, у вашего тела есть отличная система хранения питательных веществ для тех случаев, когда вы плохо едите, но вам нужно дать своему телу фактические запасы питательных веществ.Для этого старайтесь как можно чаще придерживаться полноценной, а не «идеальной» диеты.
Да, у вашего тела есть отличная система хранения питательных веществ для тех случаев, когда вы плохо едите, но вам нужно дать своему телу фактические запасы питательных веществ.Для этого старайтесь как можно чаще придерживаться полноценной, а не «идеальной» диеты.
Не существует одной и только кормовой диеты, которой вы должны следовать. Матери во всем мире едят продукты, которые являются частью их культуры, и большинство из них может обеспечить своих детей здоровым грудным молоком. Таким образом, вы можете продолжать есть те продукты, к которым вы привыкли, но помните, что важно есть разнообразные продукты с низким содержанием сахара, кофеина, жиров и соли. Сосредоточьтесь на продуктах с высоким содержанием с высоким содержанием железа (мясо, темная зелень, брокколи, фасоль) и высоким содержанием клетчатки (цельнозерновые, сушеные фрукты, овощи, бобы).Эти продукты сохранят ваше тело сильным во время кормления грудью.
Если вы вегетарианец или веган, или у вас есть проблемы со здоровьем, такие как железодефицитная анемия, вам, возможно, придется принимать дополнительные витамины или добавки. Поговорите со своим врачом о своей ситуации, чтобы узнать, что вам нужно добавить в свой повседневный рацион, чтобы сделать его более полноценным и здоровым.
Поговорите со своим врачом о своей ситуации, чтобы узнать, что вам нужно добавить в свой повседневный рацион, чтобы сделать его более полноценным и здоровым.
8 советов по быстрому и питательному питанию
Вы можете чувствовать себя полностью поглощенными своей ролью кормящей матери, с точки зрения времени и энергии.Трудно представить себе, что вы можете использовать какие-то моменты дня для себя, но на самом деле очень легко вписать в картину здоровое питание. Вот несколько идей:
- На завтрак добавьте немного ягод в хлопья или добавьте сухофруктов и мюсли в нежирный йогурт. Если вы любитель рогаликов, добавьте в сливочный сыр немного нарезанного перца и моркови или полейте творогом.
- На обед или ужин добавьте в салат фасоль и горох.
- Всегда храните нарезанные овощи в холодильнике.Вы можете съесть их сырыми или окунуть в заправку для салата. Большинство продуктовых магазинов продают множество предварительно нарезанных овощей. Самое приятное то, что вы можете жевать эти закуски весь день или быстро приготовить салат.
 Если вы не выбираете предварительно нарезанные овощи , сделайте это самостоятельно вскоре после того, как вернетесь домой из магазина, чтобы они были готовы к работе, когда они вам больше всего понадобятся. На ужин можно растопить сыр поверх овощей.
Если вы не выбираете предварительно нарезанные овощи , сделайте это самостоятельно вскоре после того, как вернетесь домой из магазина, чтобы они были готовы к работе, когда они вам больше всего понадобятся. На ужин можно растопить сыр поверх овощей. - Если у вас есть , чтобы пойти в Dunkin ‘Donuts или Starbucks, попробуйте булочку с отрубями вместо пончиков и не употребляйте кофеин.
- Отличный способ добавить в свой рацион немного белка и клетчатки — это смесь для троп. Трейл-микс обычно представляет собой комбинацию орехов и сухофруктов. Вы даже можете добавить в смесь немного темного шоколада; это хорошо для тебя.
- Нарежьте фрукты и окуните их в йогурт, чтобы получить вкусную и полезную закуску.
- Храните сваренные вкрутую яйца в холодильнике. Вы можете быстро взять один, чтобы получить хороший протеиновый пунш.
- Снова почувствуйте себя ребенком и съешьте сэндвич с арахисовым маслом на цельнозерновом хлебе.Он насытит вас на несколько часов, дав при этом здоровую дозу энергии.

Ешьте свои фрукты и овощи
Употребление большого количества фруктов и овощей важно, когда вы кормите грудью (и когда это не так). Идеально подходят свежие фрукты и овощи, но можно есть замороженные версии, если вы не можете достать свежие. Яблоки — отличный запасной вариант, так как их легко найти круглый год.
Оставайтесь гидратированными
Не забывайте выпивать не менее восьми стаканов воды каждый день.Ваше тело состоит примерно на 55% из воды, и вода играет важную роль в способности вашего организма функционировать. Если вы не пьете достаточно, вы можете почувствовать усталость, головокружение или даже головную боль. Если вам нужно отдохнуть от воды, стакан нежирного молока богат питательными веществами и может дать вам хороший заряд энергии.
Храните эти предметы в кухонных шкафах
- Консервы: Фрукты в воде (избегайте легких или тяжелых сиропов), овощи (горох, кукуруза, помидоры), бобы (все виды отлично подходят для салатов) и супы
- Сухофрукты: Изюм, клюква , яблоки
- Цельнозерновые: Зерновые (включая суперпродукты для грудного вскармливания, овсяные хлопья), макароны, рис и крекеры с низким или пониженным содержанием жира
- Орехи, бобы и семена: Семена подсолнечника (для удобства покупайте их уже очищенными ; они добавляют отличный белок в салаты), семена кунжута (готовьте с ними, чтобы добавить аромат и волнение), миндаль, грецкие орехи, арахисовое масло и миндальное масло
- Полезные масла: Рапс, оливковое масло первого отжима, льняное семя, кунжут грецкий орех, арахис и виноградные косточки
Просто постарайся
Держите эти продукты под рукой и готовьте полезные закуски, когда вы голодны. Сделайте все возможное, чтобы добавить в свой ежедневный рацион полезные продукты и не беспокоиться по этому поводу. Если вы чувствуете себя виноватым из-за того, что однажды съели слишком много нездоровой пищи, постарайтесь не беспокоиться. Помните, вы можете есть почти все, что хотите, в умеренных количествах.
Сделайте все возможное, чтобы добавить в свой ежедневный рацион полезные продукты и не беспокоиться по этому поводу. Если вы чувствуете себя виноватым из-за того, что однажды съели слишком много нездоровой пищи, постарайтесь не беспокоиться. Помните, вы можете есть почти все, что хотите, в умеренных количествах.
Поговорите с другом, который кормит грудью, или позвоните на горячую линию по грудному вскармливанию, если вам нужны заверения от другой кормящей матери. И, если вы действительно обеспокоены, позвоните своему врачу или диетологу. Они могут оценить, что вы едите, и помочь вам составить план, чтобы вы могли хорошо относиться к своей диете во время кормления грудью.
Лактулоза от запора — Дюфалак. Побочные эффекты и дозировка
О лактулозе
| Тип лекарства | Осмотическое слабительное |
| Используется при запоре | |
| Также называется | Duphalac® |
Запор — обычная проблема. Это может означать, что вы ходите в туалет реже, чем обычно, чтобы опорожнить кишечник, или испражнялся твердый или болезненный стул.Запор может быть вызван множеством причин. Недостаточное количество клетчатки или недостаточное потребление жидкости могут вызвать запор. Некоторые состояния (например, беременность) могут вызывать запор, а также недостаток физических упражнений или движений (например, болезнь в постели) и прием некоторых лекарств.
Это может означать, что вы ходите в туалет реже, чем обычно, чтобы опорожнить кишечник, или испражнялся твердый или болезненный стул.Запор может быть вызван множеством причин. Недостаточное количество клетчатки или недостаточное потребление жидкости могут вызвать запор. Некоторые состояния (например, беременность) могут вызывать запор, а также недостаток физических упражнений или движений (например, болезнь в постели) и прием некоторых лекарств.
Часто увеличение количества клетчатки в вашем рационе (например, за счет употребления большего количества фруктов, овощей, круп и хлеба из непросеянной муки) и ежедневного питья большого количества воды может эффективно предотвратить или облегчить запор. Вам порекомендуют лактулозу, слабительное, чтобы облегчить запор, если вы не можете увеличить количество клетчатки в своем рационе или если этого недостаточно.Лактулоза втягивает жидкость в кишечник, благодаря чему стул становится мягче и легче выводится. Он отпускается по рецепту, а также может быть куплен без рецепта в аптеке.
Лактулоза также изменяет кислотность стула, что помогает сдерживать рост некоторых микробов (бактерий), присутствующих в кишечнике. По этой причине лактулозу также назначают людям с заболеванием печени, которое называется печеночной энцефалопатией. Если вам прописали это лекарство по этой причине, обратитесь к врачу, если вам нужна дополнительная информация о лекарстве.
Перед приемом лактулозы
Некоторые лекарства не подходят для людей с определенными состояниями, и иногда лекарство можно использовать только при соблюдении особой осторожности. По этим причинам, прежде чем вы начнете принимать лактулозу, важно, чтобы ваш врач или фармацевт знал:
- Если у вас такой запор, что вы думаете, что у вас может быть закупорка.
- Если вы не можете переваривать молочный сахар (непереносимость лактозы).
- Если у вас состояние, называемое галактоземией, при котором ваше тело не может перерабатывать галактозу.
- Если вы беременны или кормите грудью.
 Лактулоза не является вредной для ребенка, но пока вы ждете или кормите ребенка, вам следует принимать лекарства только по рекомендации врача.
Лактулоза не является вредной для ребенка, но пока вы ждете или кормите ребенка, вам следует принимать лекарства только по рекомендации врача. - Если предназначено для ребенка. Это связано с тем, что слабительные средства следует давать детям только по рекомендации врача или медицинского работника.
- Если вы принимаете другие лекарства, в том числе те, которые можно купить без рецепта, а также лекарственные травы и дополнительные лекарства.
- Если у вас когда-либо была аллергическая реакция на то или иное лекарство.
Как принимать лактулозу
- Перед тем, как начать лечение, прочтите распечатанный информационный буклет производителя из упаковки. Это даст вам больше информации о лактулозе и предоставит вам полный список побочных эффектов, которые могут возникнуть у вас.
- Принимайте лактулозу в точном соответствии с рекомендациями врача или в соответствии с указаниями на упаковке. Обычная доза при запоре для взрослого составляет 15 мл (три ложки по 5 мл) два раза в день, хотя рекомендуемая вам доза может отличаться от указанной, поскольку она будет скорректирована в соответствии с вашими потребностями.

- Если врач или медицинский работник рекомендовал лактулозу для вашего ребенка, внимательно проверьте этикетку на упаковке, чтобы убедиться, что вы вводите правильную дозу для возраста вашего ребенка.
- Если вы забыли принять дозу, не беспокойтесь, просто примите следующую дозу, когда это необходимо. Не принимайте две дозы вместе, чтобы восполнить пропущенную дозу.
Получение максимальной отдачи от лечения
- Лактулоза может подействовать до 48 часов, поэтому может пройти два или три дня, прежде чем вы почувствуете полное улучшение.Однако, если по прошествии нескольких дней вы не почувствуете, что ваши симптомы улучшились или они ухудшились, вам следует поговорить с врачом для получения дополнительных рекомендаций.
- При запоре важно много пить. Взрослым следует стремиться выпивать не менее двух литров (около 8-10 чашек) жидкости в день. Подойдет большинство напитков, но для начала попробуйте выпивать стакан воды 3-4 раза в день в дополнение к тому, что вы обычно пьете.

- Старайтесь придерживаться сбалансированной диеты, содержащей продукты с высоким содержанием клетчатки, такие как цельнозерновой и цельнозерновой хлеб и крупы, фрукты и овощи, коричневый рис и цельнозерновые макаронные изделия.Если вы не привыкли к диете с высоким содержанием клетчатки, возможно, лучше постепенно увеличивать количество потребляемой клетчатки.
- Поддержание активности тела поможет вам поддерживать работу пищеварительной системы, поэтому старайтесь регулярно заниматься спортом.
- Возможно, вы захотите включить в свой рацион некоторые продукты, содержащие сорбит. Сорбитол — это сахар природного происхождения. Он не очень хорошо переваривается и втягивает воду в кишечник, что смягчает стул. Фрукты (и их соки) с высоким содержанием сорбита включают яблоки, абрикосы, крыжовник, виноград (и изюм), персики, груши, сливы, чернослив, малину и клубнику.
- Вы можете узнать больше о том, как предотвратить или лечить запор, в отдельных брошюрах с информацией о здоровье под названием «Запор (для взрослых)» и «Запор у детей».

Может ли лактулоза вызывать проблемы?
Помимо своих полезных эффектов, большинство лекарств может вызывать нежелательные побочные эффекты, хотя не у всех они возникают. В таблице ниже приведены некоторые из них, которые могут возникать с лактулозой. Вы найдете полный список в информационном буклете производителя, который прилагается к вашему лекарству.Поговорите со своим врачом или фармацевтом, если что-либо из перечисленного продолжается или вызывает проблемы.
| Побочные эффекты лактулозы | Что мне делать, если я испытываю это? |
| Избыточный ветер (метеоризм), дискомфорт в животе (брюшной полости) или судороги | Эти эффекты скоро проходят, когда ваше тело привыкает, но если они продолжаются или вызывают беспокойство, поговорите со своим врачом или фармацевтом за дальнейшими советами |
| Чувство недомогания (тошнота) или тошнота (рвота) | Попробуйте принимать лактулозу во время еды или смешать дозу с небольшим количеством воды или фруктового сока |
Если вы испытываете какие-либо другие симптомы, которые, по вашему мнению, могут быть вызваны лекарством поговорите со своим врачом или фармацевтом для получения дальнейших рекомендаций.
Как хранить лактулозу
- Храните все лекарства в недоступном для детей месте.
- Хранить в прохладном, сухом месте, вдали от прямых источников тепла и света.
Важная информация обо всех лекарствах
Если вы покупаете какие-либо лекарства, уточните у фармацевта, можно ли их принимать вместе с другими лекарствами. Никогда не принимайте больше предписанной дозы. Если вы подозреваете, что вы или кто-то другой могли принять передозировку этого лекарства, обратитесь в отделение неотложной помощи местной больницы.Емкость возьмите с собой, даже если она пуста. Если вам предстоит операция или стоматологическое лечение, сообщите лицу, проводящему лечение, какие лекарства вы принимаете. Это лекарство для вас. Никогда не давайте его другим людям, даже если их состояние похоже на ваше. Не храните устаревшие или ненужные лекарства. Отнесите их в местную аптеку, где они утилизируются за вас. Если у вас есть какие-либо вопросы об этом лекарстве, обратитесь к фармацевту. |
Лактулоза: слабительное средство от запора
Принимайте лактулозу один или два раза в день. Вы можете принимать его с едой или без нее.
Сколько брать
Ваша доза лактулозы может увеличиваться или уменьшаться в зависимости от того, насколько хорошо действует лекарство.
При запоре в:
- взрослые — начальная доза обычно составляет 15 мл дважды в день
- дети от 5 до 17 лет — обычная доза составляет от 5 мл до 20 мл два раза в день
- детей от 1 года до 4 лет — обычная доза составляет 2 человека.От 5 мл до 10 мл два раза в день
- младенцы в возрасте от 1 до 11 месяцев — обычная доза 2,5 мл два раза в день
Для взрослых с печеночной энцефалопатией обычная доза составляет от 30 до 50 мл 3 раза в день.
Как взять
Лекарство поставляется с пластиковой чашкой или ложкой для измерения дозы. Не используйте кухонную ложку, так как она не даст нужного количества. Если у вас нет чашки или ложки, попросите ее у фармацевта.
Некоторым не нравится сладкий вкус лактулозы.Чтобы улучшить вкус, вы можете смешать дозу с половиной стакана воды или фруктового сока.
Старайтесь пить от 6 до 8 стаканов жидкости в течение дня, пока вы принимаете лактулозу, иначе запор может усилиться.
Что делать, если я забуду его взять?
Если вы забыли принять дозу лактулозы, не волнуйтесь, просто примите следующую дозу в обычное время.
Никогда не принимайте 2 дозы одновременно. Никогда не принимайте дополнительную дозу, чтобы наверстать упущенное.
Если ваш врач посоветовал вам принимать лактулозу каждый день, и вы часто забываете о дозах, может помочь установка будильника, чтобы напомнить вам.Вы также можете попросить своего фармацевта посоветовать, как еще не забыть принимать лекарство.
Что делать, если я возьму слишком много?
Случайный прием дополнительной дозы лактулозы вряд ли нанесет вам вред. У вас может появиться диарея и боль в животе, но они должны исчезнуть в течение дня или двух.
Если вы беспокоитесь, посоветуйтесь со своим врачом или фармацевтом.
Запуск твердой пищи — La Leche League GB
Признаки готовности
Первые вкусы
Хорошие первые продукты
Продукты, которые можно предложить позже
Продукты, которых следует избегать
Дополнительная литература
Грудное молоко — идеальная первая пища
Познакомить ребенка с другими продуктами питания может быть весело.Самый простой подход — продолжить ваш обычный режим грудного вскармливания и позволить ребенку присоединиться к вам за семейным обедом. Он сможет узнавать о новых продуктах постепенно и в удобное для него время.
Признаки готовности
Ваш ребенок начнет есть твердую пищу в соответствии с его собственным уникальным расписанием, точно так же, как он будет ходить и говорить, когда будет готов. Готовность пробовать новые продукты — это еще один шаг в развитии, и в этом нет необходимости делать что-то особенное. Это больше вопрос ожидания, пока он будет готов, а затем наличия подходящей пищи для него.Большинство младенцев проявляют признаки готовности к твердой пище примерно в середине первого года жизни. Для здорового доношенного ребенка, находящегося на грудном вскармливании, обычно нет причин добавлять другие продукты или напитки до этого.
Готовность пробовать новые продукты — это еще один шаг в развитии, и в этом нет необходимости делать что-то особенное. Это больше вопрос ожидания, пока он будет готов, а затем наличия подходящей пищи для него.Большинство младенцев проявляют признаки готовности к твердой пище примерно в середине первого года жизни. Для здорового доношенного ребенка, находящегося на грудном вскармливании, обычно нет причин добавлять другие продукты или напитки до этого.
Самым важным признаком готовности является способность сидеть без опоры. Как только ваш ребенок сможет это сделать, посмотрите, берет ли он еду с вашей тарелки и кладет ее в рот.
Министерство здравоохранения рекомендует исключительно грудное вскармливание в течение первых 6 месяцев жизни и заявляет, что оно может продолжать приносить пользу вашему ребенку вместе с твердой пищей в течение многих месяцев после этого.Каждый день кормления грудью имеет значение для здоровья вашего ребенка сейчас и в будущем.
Всемирная организация здравоохранения настоятельно рекомендует исключительно грудное вскармливание в течение первых шести месяцев жизни. В нем говорится, что с шести месяцев другие продукты должны дополнять грудное вскармливание до двух лет и более.
Почему следует следовать указаниям своего ребенка?
Грудное молоко важно
Грудное молоко — самая важная пища в рационе вашего ребенка в течение первого года жизни, обеспечивающая его большей частью необходимых калорий, а также жидкостью, когда он испытывает жажду.Когда вы вводите твердую пищу, он начнет с изучения вкусов и текстуры, отрабатывая навыки, которые потребуются позже, когда твердая пища постепенно заменит грудное молоко. Некоторые популярные первые продукты содержат меньше калорий, чем грудное молоко, поэтому предложение большого количества твердой пищи до или вместо грудного вскармливания может слишком быстро снизить потребление молока ребенком и привести к плохому увеличению веса.
Готовность к развитию внутри и снаружи
Пищеварительная система вашего ребенка постепенно созревает в течение первых шести месяцев.Введение твердой пищи, когда он будет готов к развитию, означает, что он сможет есть и переваривать эту новую пищу. Матери детей, рожденных преждевременно, часто сообщают, что их дети не заинтересованы в твердой пище раньше, чем через шесть месяцев. Поговорите с медицинской бригадой вашего недоношенного ребенка относительно его индивидуальных потребностей в питании.
Защита от болезней
Грудное молоко дает вашему ребенку защитные антитела. Исключительное грудное вскармливание в течение первых шести месяцев помогает предотвратить появление вредных бактерий, таких как E.coli, растущая в кишечнике вашего ребенка. Слишком ранняя замена молока твердой пищей снижает уровень защиты, которую он получает.
Риск аллергии
В семьях с аллергией в анамнезе раннее введение твердой пищи (пока пищеварительная система ребенка еще развивается) связано с такими аллергическими реакциями, как астма, экзема и пищевая аллергия. Ребенок, подверженный аллергии, может отказываться от твердой пищи, пока не станет старше — это может быть естественной защитной реакцией у чувствительных детей.Многие дети хорошо питаются только грудным молоком дольше шести месяцев. Считается, что продолжение грудного вскармливания наряду с употреблением аллергенных продуктов также помогает предотвратить реакции.
Ребенок, подверженный аллергии, может отказываться от твердой пищи, пока не станет старше — это может быть естественной защитной реакцией у чувствительных детей.Многие дети хорошо питаются только грудным молоком дольше шести месяцев. Считается, что продолжение грудного вскармливания наряду с употреблением аллергенных продуктов также помогает предотвратить реакции.
Ваше здоровье
Исключительное грудное вскармливание примерно до шести месяцев с последующим постепенным введением твердой пищи может позволить кормлению грудью отсрочить возобновление менструации, что, в свою очередь, помогает поддерживать уровень железа.
Непонятные сигналы в первые шесть месяцев
Грудное вскармливание чаще?
Ваш ребенок может попросить больше кормить грудью, но все еще не готов к твердой пище.У него может быть скачок роста, прорезывание зубов, плохое самочувствие или реакция на какой-то стресс. Возможно, все, что вам нужно, — это обеспечить ребенку обе груди во время каждого кормления.
Смотрите, как вы едите?
Младенца интересует все, что делает его мать, поэтому наблюдение за тем, как вы едите, не обязательно означает, что он готов начать есть твердую пищу.
Ночное пробуждение
Ночное пробуждение — нормальное поведение ребенка и не является признаком того, что он готов начать принимать другую пищу, даже если ранее он спал более длительное время.
Приступая к работе
Приготовление твердой пищи — это новый опыт для вашего ребенка, который связан со вкусом, консистенцией и приобретением новых навыков, а не с заменой молока. Продолжение свободного кормления грудью, пока он учится есть другие продукты, помогает обеспечить ему необходимое питание. Ваш ребенок также с большей вероятностью попробует что-то новое, если он не слишком голоден — он может отказываться от твердой пищи, когда действительно хочет кормить грудью. Помните, что с самого начала он вряд ли будет есть много. Иногда мать может чувствовать давление, заставляющее ее ограничить грудное вскармливание, чтобы ее ребенок ел более твердую пищу, но это может иметь противоположный эффект. Если ваш ребенок счастлив и доволен после кормления грудью, он может быть более открыт для идеи попробовать новые продукты.
Иногда мать может чувствовать давление, заставляющее ее ограничить грудное вскармливание, чтобы ее ребенок ел более твердую пищу, но это может иметь противоположный эффект. Если ваш ребенок счастлив и доволен после кормления грудью, он может быть более открыт для идеи попробовать новые продукты.
Первые вкусы
Отлучение от груди с помощью ребенка
Приобщение ребенка к семейной трапезе — это постепенный процесс. Продолжайте кормить ребенка грудью, как обычно, и просто усаживайте его вместе с семьей во время еды, чтобы он мог принять участие и изучить еду.Грудное молоко постепенно и осторожно знакомит ребенка с продуктами, которые ест его мать, потому что следы этих продуктов появляются в ее молоке. Это дает ему различные вкусовые ощущения естественным образом, помогая подготовить его к еде, которую он будет есть за семейным столом. Младенцы хотят есть все, что есть на столе, поэтому сейчас самое время пересмотреть рацион всей семьи.
Дайте ему покормить себя
Младенцы любят пользоваться руками, поэтому предлагайте продукты, которые ваш ребенок может легко держать и класть в рот.Пока он не разовьет клешневую хватку, он не может брать маленькие кусочки пищи. Предложите большие куски еды, которые он может держать в кулаке и грызть. Более мягкую пищу можно намазывать на несоленые рисовые лепешки или обмакивать в подходящую еду, чтобы ваш ребенок мог приготовить их самостоятельно. Если вы хотите попробовать суп, йогурт или кашу, предложите ребенку ложку с небольшим количеством еды или позвольте ему окунуть в нее пальцы и слизать пищу.
Вам не нужно пюрировать продукты или даже размять их. Для пюрирования часто требуется добавление жидкости, разбавляющей питательные вещества.Предложение разнообразных текстур в начале также может предотвратить отказ ребенка от кусковой пищи в дальнейшем.
Разнообразие продуктов питания
Самый простой способ убедиться, что ваш ребенок получает ряд питательных веществ и витаминов, — предлагать продукты из разных групп продуктов каждый день и разнообразные продукты из каждой группы продуктов в течение недели. Позвольте вашему ребенку выбрать, что исследовать и попробовать. Начните с небольших сумм и увеличивайте их, когда он просит большего.
Позвольте вашему ребенку выбрать, что исследовать и попробовать. Начните с небольших сумм и увеличивайте их, когда он просит большего.
Ваше молоко дает вашему ребенку прочную основу питания, поэтому вам не нужно слишком беспокоиться о том, чтобы сбалансировать его диету с другими продуктами, пока он все еще ест много грудного молока.Стремитесь предлагать вкус разнообразных здоровых продуктов, максимально приближенных к их естественному состоянию. Имея доступ к целому ряду групп продуктов, ваш ребенок покажет вам, что ему нужно. Если он не хочет какую-то еду, попробуйте что-нибудь еще, но предложите еще раз. Возможно, вам придется предлагать еду достаточно часто, чтобы она стала привычной, прежде чем он ее действительно съест. Некоторые младенцы легче принимают новую пищу, если смешать ее с той, к которой они уже привыкли. Другим нравится, когда каждое блюдо подается отдельно. Вы скоро узнаете предпочтения своего ребенка.
Планируйте небольшой беспорядок!
Твердая пища — это еще одна часть мира, которую изучает ваш ребенок, и он будет делать это не только на ощупь и запах, но и на вкус. Это может быть неприятно, но для него это важный урок. Чтобы облегчить уборку, засучите ему рукава, наденьте нагрудник или фартук и положите на пол чистую пластиковую ткань, чтобы можно было безопасно снова предлагать упавшую еду. Сначала большую часть еды он кладет себе в рот, чтобы попробовать или проглотить. может вернуться снова. Но вскоре он научится подносить еду к задней части рта и глотать ее, и вы заметите, что еда действительно съедена.
Это может быть неприятно, но для него это важный урок. Чтобы облегчить уборку, засучите ему рукава, наденьте нагрудник или фартук и положите на пол чистую пластиковую ткань, чтобы можно было безопасно снова предлагать упавшую еду. Сначала большую часть еды он кладет себе в рот, чтобы попробовать или проглотить. может вернуться снова. Но вскоре он научится подносить еду к задней части рта и глотать ее, и вы заметите, что еда действительно съедена.
Рвота и удушье
У большинства младенцев хороший рвотный рефлекс, который защищает их от попыток проглотить все, с чем они не могут справиться. Ваш ребенок с меньшей вероятностью подавится едой, если он сидит прямо и ест сам. Сначала вы можете проверить рот ребенка на наличие непроглоченной пищи после еды.
Определенные продукты представляют собой риск удушья для детей младше трех лет, включая цельный виноград, цельные помидоры черри, попкорн, большое количество арахисового масла и любые продукты, которые могут расколоться на большие куски, например сырая морковь, твердое яблоко или сельдерей. палочки.Орехи представляют собой опасность удушья в возрасте до пяти лет. Никогда не оставляйте ребенка одного с едой или когда он ест.
палочки.Орехи представляют собой опасность удушья в возрасте до пяти лет. Никогда не оставляйте ребенка одного с едой или когда он ест.
В этом посте рассматриваются исследования, которые показывают, что отлучение от груди по инициативе ребенка не связано с повышенным риском удушья.
В своем темпе
Если позволить вашему ребенку принимать участие в семейной трапезе, он покажет вам, когда он готов, особенно если поначалу он не заинтересован. Даже дети, которые сначала много едят, могут потерять интерес позже. Не волнуйся. Просто предложите больше любой еды, если он «просит» об этом, и остановитесь, когда он больше не захочет.Младенец, которому разрешен свободный выбор хорошей и питательной пищи, стремится сбалансировать свой собственный рацион. Если он отказывается от еды, он не отвергает вас или ваши усилия. Он может просто не быть голодным. Если он болен или у него прорезываются зубы, неограниченное грудное вскармливание обеспечит ему полноценное питание и утешит его до тех пор, пока он не почувствует себя хорошо и снова не будет заинтересован.
Хорошая первая еда
Свежие натуральные продукты, которые подаются с минимальным приготовлением, лучше всего подходят для всей семьи. Питательные вещества теряются при хранении свежих продуктов в течение длительного времени, а также при их обработке, например, очищении, приготовлении или консервировании.Обработанные, нежирные или готовые продукты не подходят для младенцев. Вам не нужно покупать готовое детское питание. Эти продукты дорогие, часто поставляются слишком большими порциями и могут содержать дополнительные ингредиенты, которые не нужны вашему ребенку. Если вы решили покупать полуфабрикаты, внимательно проверяйте этикетки.
Начните с продуктов с высоким содержанием калорий, железа и витамина С (чтобы помочь усвоению железа). Многие из продуктов, перечисленных в таблице, богаты витаминами и питательными веществами. При необходимости запекать, готовить на пару или варить на воде.Выньте небольшую порцию для вашего ребенка, прежде чем добавлять соль или сахар к остатку, и дайте ему остыть до подходящей температуры. Предлагая пищу пальцами, вы избавляетесь от необходимости добавлять дополнительные продукты, к которым ваш ребенок может быть не готов, например, молоко или масло. Продукты, отмеченные *, могут вызвать аллергические реакции у некоторых детей.
Предлагая пищу пальцами, вы избавляетесь от необходимости добавлять дополнительные продукты, к которым ваш ребенок может быть не готов, например, молоко или масло. Продукты, отмеченные *, могут вызвать аллергические реакции у некоторых детей.
| Еда | Предложения по сервировке | Заметки |
|---|---|---|
| Авокадо | Дайте ребенку кусок, чтобы он держал его в руках | Содержит витамины и эфирные масла. |
| Банан | Дайте ребенку кусок, чтобы он держал его | Гладкая консистенция; вкусные. Питательнее злаков |
| Курица, птица, мясо | Дайте большие куски нежирного вареного мяса, смоченного мясным соком. | С высоким содержанием железа и белка. |
| Свежие фрукты: яблоко, груша, персик, абрикос, слива, дыня Не киви * или цитрусовые * | Маленькие кусочки могут вызвать удушье. Дайте ребенку подержать целый фрукт или кусок размером с кулак. При необходимости удалите кожицу и камни. При необходимости удалите кожицу и камни. | Все фрукты содержат необходимые витамины и минералы. |
| Овощи | Дайте кусочки слегка приготовленной брокколи, цветной капусты, моркови и т. Д. Размером с кулак. | Богаты витаминами и минералами. Избегайте небольших кусочков сырых твердых овощей, таких как морковь, которые могут вызвать удушье. |
| Рыба * | Приготовление в небольшом количестве воды (без соли) или запекание в духовке. Внимательно проверяйте наличие костей — рыба может вызывать аллергию, поэтому вводите ее с осторожностью.Оставьте моллюсков и рыбу, которую копчили или мариновали, до тех пор, пока вашему ребенку не исполнится 12 месяцев. | Рис, рисовые лепешки — Приготовьте рис с водой. Масло, такое как оливковое масло, добавляет калорий, питательных веществ и вкуса. Намажьте мягкую пищу на рисовые лепешки — простые несоленые рисовые лепешки — полезная альтернатива сухарикам. |
| Рис Рисовые лепешки | Приготовьте рис с водой. Масло, такое как оливковое масло, добавляет калорий, питательных веществ и вкуса. Разложите мягкую пищу на рисовых лепешках. Масло, такое как оливковое масло, добавляет калорий, питательных веществ и вкуса. Разложите мягкую пищу на рисовых лепешках. | Обычные несоленые рисовые лепешки — полезная альтернатива сухарикам. |
Напитки
Во время еды предлагайте простую водопроводную воду в обычной чашке или чашке с носиком. Вода подходит для младенцев и детей, не имеет значения, пролита ли она. Вам не нужно использовать бутылочки или чашки с носиком, но, если вы это сделаете, чашка со свободным потоком лучше, чем чашка с непроливаемым клапаном, на который ребенок должен укусить, чтобы напиток потек.
Избегайте соков и сладких напитков, так как они вредны для зубов. Они не оставляют места для питательной пищи, и их трудно ограничить, как только вы начнете их употреблять.Даже несладкие соки содержат натуральный фруктовый сахар и кислоты, которые могут повредить зубы.
Не давайте воду в бутылках с высоким содержанием минералов, а также напитки, содержащие искусственные подсластители или кофеин. Сюда входят газированные и другие безалкогольные напитки, чай и кофе.
Сюда входят газированные и другие безалкогольные напитки, чай и кофе.
| Напиток | Рекомендации по сервировке | Примечания |
|---|---|---|
| Вода | Дайте небольшое количество в небьющейся чашке. | Подавайте с едой, если ваш ребенок хочет пить.Полезно для полоскания рта ребенка после еды. |
| Несладкий фруктовый и овощной сок | Разбавленный для снижения риска кариеса. | Проверьте этикетки, чтобы избежать сахара и добавок. |
| Коровье молоко * | Если вы даете коровье молоко, подождите до 12 месяцев и выбирайте цельножирное молоко до двухлетнего возраста. | Наиболее частая причина пищевой аллергии или непереносимости у младенцев. Большая часть детских смесей и последующих видов молока производится из коровьего молока.Младенцы, находящиеся на свободном грудном вскармливании, получают все необходимое молоко от своих матерей. Некоторые другие названия продуктов из коровьего молока, используемые при маркировке пищевых продуктов, включают сливки, молочные белки, казеинаты, сухую сыворотку и лактозу |
Прочие продукты
| Еда | Рекомендации по сервировке | Примечания |
|---|---|---|
| Чечевица | Замочите и готовьте в соответствии с инструкциями на упаковке | Хороший источник белка, с высоким содержанием кальция и железа. |
| Сушеные фрукты | Нарежьте более крупные фрукты, например абрикосы. Абрикосы и чернослив можно приготовить в небольшом количестве воды, чтобы получилась питательная паста. | Хотя сухофрукты богаты минералами, они могут прилипать к зубам и при частом употреблении могут вызвать кариес, даже если вы регулярно чистите зубы ребенка. |
| Цельнозерновые крупы, такие как овес, кукуруза (кукуруза) и пшеница | Можно готовить на воде без соли, сахара или подсластителя.Выбирайте несладкие хлопья для завтрака. соки. | Большинство злаков содержат белок, называемый глютеном, который является потенциальным сенсибилизатором, поэтому избегайте злаков из смешанного зерна, пока не узнаете, что ваш ребенок может переносить каждый из них в отдельности. |
| Хлеб Макаронные изделия | Легкое питание руками и удобство для перекусов. Подавать без добавок, сливочного масла или тертого сыра. | Оба содержат глютен. Хлеб также может содержать соевую муку. Избегайте яичных макарон, пока не поймете, что ваш ребенок переносит яйца. Хлеб также может содержать соевую муку. Избегайте яичных макарон, пока не поймете, что ваш ребенок переносит яйца. |
| Творог, йогурт, фритюр Сливочное масло Необработанный сыр | Ваш ребенок может пользоваться ложкой или пальцами. Используется с вареными овощами. Натереть сыр на терке или подавать кусочками в качестве закуски. | Менее аллергенны, чем коровье молоко или сливки. Обеспечьте организм кальцием и другими питательными веществами. |
| Яйца * | Отварите вкрутую, чтобы белок и желток стали твердыми. | Источник железа. |
| Цитрусовые *, помидоры *, киви * и клубника * | Нарезать небольшими кусочками.При необходимости очистите и удалите косточки. | Некоторые дети плохо реагируют на контакт с ними, особенно с апельсиновым соком |
| Фасоль Соя * и продукты (тофу) * | Замочите и приготовьте в соответствии с инструкциями на упаковке. Приготовленную фасоль можно растереть в пюре, чтобы приготовить пасту или соус. Приготовленную фасоль можно растереть в пюре, чтобы приготовить пасту или соус. | Тщательно обжарьте все бобы. Соя и продукты из нее, такие как тофу, являются распространенными аллергенами и часто встречаются в выпечке, включая хлеб. |
Обеспокоены пищевой аллергией или непереносимостью?
Примерно с шести месяцев большинство младенцев могут есть большинство продуктов.Обычно нет необходимости вводить по одному продукту за раз, подождав несколько дней или больше, прежде чем ввести еще один новый продукт.
По прошествии шести месяцев нет никаких доказательств того, что ожидание, когда ваш ребенок подрастет, остановит его развитие пищевой аллергии. Если в семейном анамнезе есть аллергия на конкретную пищу, просто предлагайте ее в очень небольших количествах и внимательно следите за любыми симптомами аллергической реакции. В очень редких случаях аллергия может вызвать серьезную опасную для жизни реакцию, называемую анафилактическим шоком. Если у вашего ребенка возникла тяжелая и немедленная аллергическая реакция, которая может включать отек губ, языка, глаз или лица, обратитесь за неотложной медицинской помощью.
Если у вашего ребенка возникла тяжелая и немедленная аллергическая реакция, которая может включать отек губ, языка, глаз или лица, обратитесь за неотложной медицинской помощью.
Реакции пищевой чувствительности включают экзему, крапивницу (крапивницу), воспаленное дно, хрипы, астму, колики, рвоту, запор и диарею. Если еда вызывает легкую реакцию, исключите ее и попробуйте снова, когда ваш ребенок станет старше и его пищеварительная система станет более зрелой. Возможно, вам будет полезно обсудить это со своим лечащим врачом или врачом.
| Продукты, которые будут предлагать позже | Предложения по обслуживанию | Примечания |
|---|---|---|
| Орехи * и семена * Арахисовое масло *, тахини * (паста из семян кунжута), масло фундука * и т. Д. | Министерство здравоохранения рекомендует избегать употребления целых орехов до пяти лет из-за риска задыхаясь. Следует распределить тонким слоем. Используйте только гладкие сорта.  | Орехи и семена, особенно арахис, иногда могут вызывать серьезные аллергические реакции.Если у вашего ребенка или близкого члена семьи есть известная аллергия, проконсультируйтесь с врачом, поскольку может быть важно ввести арахис раньше, чем позже. |
| Пажитник * | Часто добавляют в карри. | Близко к арахису. |
| Сельдерей *, люпиновая мука * и горчица * | Готовьте сельдерей, чтобы снизить риск удушья. | Может также вызывать аллергию и должен указываться на этикетках с предупреждениями о пищевой аллергии. |
Продукты, которых следует избегать
Сахар и искусственные подсластители. Белый сахар практически не содержит питательных веществ, поэтому иногда говорят, что он содержит «пустые калории». Это также главный фактор кариеса. Добавленный сахар или подсластители также могут вытеснить здоровую пищу. При проверке этикеток продуктов следите за другими названиями сахаров, такими как глюкоза, декстроза, сахароза, кукурузный сироп и фруктоза. Меласса и мед также являются почти чистым сахаром и имеют аналогичные недостатки. Обработанные продукты, которые могут содержать сахар или искусственные подсластители, включают: сладости, пудинги, желе, торты, печенье, печенье и сухарики для прорезывания зубов, консервированные фрукты, безалкогольные напитки и морсы.
Меласса и мед также являются почти чистым сахаром и имеют аналогичные недостатки. Обработанные продукты, которые могут содержать сахар или искусственные подсластители, включают: сладости, пудинги, желе, торты, печенье, печенье и сухарики для прорезывания зубов, консервированные фрукты, безалкогольные напитки и морсы.
Искусственные ароматизаторы и пищевые красители — ненужные химические вещества.
Мед может содержать споры ботулизма, и его нельзя давать детям младше одного года.
Акула, рыба-меч и марлин — все они содержат высокие уровни ртути.
Печенье для прорезывания зубов часто бывает с высоким содержанием сахара. Ваш ребенок может прорезать зубы, используя что-нибудь твердое и безопасное для жевания, в том числе несоленые рисовые лепешки или хрустящий хлеб.
Соль может перегрузить организм ребенка, а слишком большое количество соли может вызвать почечную недостаточность. Сильносоленые продукты могут усилить вкус соленой пищи. Избегайте и сводите к минимуму употребление обработанных пищевых продуктов, миксов пакетов, чипсов, пикантных закусок, соусов и приправ, таких как кетчуп, дрожжевой экстракт, горчица и коричневый соус. При покупке полуфабрикатов ищите варианты с низким содержанием соли, в том числе консервированные бобы и овощи, консервированные только в воде.
Сильносоленые продукты могут усилить вкус соленой пищи. Избегайте и сводите к минимуму употребление обработанных пищевых продуктов, миксов пакетов, чипсов, пикантных закусок, соусов и приправ, таких как кетчуп, дрожжевой экстракт, горчица и коричневый соус. При покупке полуфабрикатов ищите варианты с низким содержанием соли, в том числе консервированные бобы и овощи, консервированные только в воде.
Продукты с высоким содержанием насыщенных жиров. В то время как младенцам нужны жиры в своем рационе, продукты, содержащие ненужные насыщенные жиры, например жареные, следует предлагать только в умеренных количествах.
Очень острая острая еда. Многие дети любят острую пищу, но очень острые специи, особенно перец чили, могут быть неприятны для ребенка.
Витамины и минералы
Младенцы, которые получают много грудного молока и которым предлагается разнообразный рацион, могут хорошо себя чувствовать без добавок. Однако Министерство здравоохранения рекомендует давать всем младенцам добавки, включая витамины A, C и D, начиная с 6 месяцев.
Витамин D
Он вырабатывается, когда наш организм подвергается достаточному воздействию солнечного света.Одежда и солнцезащитный крем для защиты от рака кожи ограничивают количество витамина D, которое мы можем производить. Добавки витамина D особенно важны для младенцев, которые имеют ограниченное воздействие солнечного света, И для младенцев с более темным цветом кожи, проживающих в Великобритании. Грудное молоко содержит витамин D, но на его уровень также влияет цвет кожи матери и ее воздействие солнечного света.
Витамин B12
Он содержится в животном белке. Если вы придерживаетесь строгой вегетарианской или веганской диеты, вашему ребенку потребуются добавки с витамином B12.
Железо
Здоровый доношенный ребенок при рождении имеет достаточно запасов железа, которые дополняются железом, которое он получает из материнского молока. С шести месяцев вводите продукты, богатые железом.
Потребности в питании недоношенных детей
Недоношенный ребенок при рождении не имеет хорошего запаса железа. Если ваш ребенок родился до 34 недель, он, возможно, уже получает добавки железа, цинка и витаминов. Медицинская бригада вашего первого ребенка сможет дать более конкретные рекомендации относительно его индивидуальных потребностей в питании.
Если ваш ребенок родился до 34 недель, он, возможно, уже получает добавки железа, цинка и витаминов. Медицинская бригада вашего первого ребенка сможет дать более конкретные рекомендации относительно его индивидуальных потребностей в питании.
Соблюдение рекомендаций по питанию
Все рекомендации по питанию представляют собой обоснованные предположения, основанные на наблюдениях и исследованиях. Помните, что ваше грудное молоко подготовило вашего ребенка к той пище, которую вы ели. Эти продукты, скорее всего, понравятся его вкусам и вряд ли не согласятся с ним. Используйте эту брошюру как отправную точку, чтобы вместе с малышом исследовать захватывающий мир еды.
Мифы
Пробуждение ночью
Пробуждение ночью — нормальное поведение для ребенка и не является признаком того, что он готов приступить к другой еде.Исследования показали, что кормление ребенка твердой пищей перед сном не влияет на режим сна и не помогает ему «спать всю ночь».
Жевание
Исследования показывают, что идеальное время для начала приема твердой пищи с точки зрения орально-моторной готовности к развитию составляет от шести до восьми месяцев. Есть некоторые индивидуальные особенности, но младенцы учатся жевать, когда они готовы, не потому, что к шести месяцам появилась твердая пища.
Пока вам нравится
Грудное молоко — это первая еда вашего ребенка, а все остальные продукты являются дополнительными в течение первого года.Вскоре он будет есть ту же пищу, что и вы, но ему все равно нужно будет кормить грудью, и это прекрасный способ для вас позаботиться о нем, утешить его и проявить к нему любовь. По мере того как ваш ребенок растет, ваше грудное молоко продолжает обеспечивать отличное питание и антитела, помогающие ему бороться с болезнью. Это также может быть ценным источником питания, когда он нездоров и не хочет есть твердую пищу. Все больше и больше матерей обнаруживают, что грудное вскармливание может продолжаться столько, сколько они сами и их младенцы (или малыши).
Написано Кэролайн Маркхэм, Карен Батлер, Сью Апстоун и матери LLLGB
Дополнительная литература
Аллергия и пищевая непереносимость
Думаете об отлучении от груди?
По уходу за детьми
Дети ясельного возраста и продукты питания
Список литературы
Женское искусство грудного вскармливания, восьмое издание. Пинтер и Мартин, 2010.
Отлучение от груди под руководством ребенка, Rapley, G. & Murkett, T. Vermilion, 2008.
Как происходит отлучение от груди, Bengson, D.Шаумбург, Иллинойс: LLLI, 1999.
Мой ребенок не ест. Гонсалес, C. MD. Шаумбург, Иллинойс: LLLI, 2005.
DVD с исходными материалами. LLLGB, 2007.
Книга ответов по грудному вскармливанию, 3-е издание (пересмотренное), Шаумбург, Иллинойс: LLLI, 2003. Риордан, Дж. И Вамбах, К. (ссылка на обновление 2012 г. онлайн)
Грудное вскармливание и лактация человека, 4-е издание. Садбери, Массачусетс: Джонс и Бартлетт, 2010.
Совет по науке Британской медицинской ассоциации. Питание в раннем возрасте и здоровье на протяжении всей жизни, Совет по науке Британской медицинской ассоциации, февраль 2009 г. (ссылка идет только на веб-сайт)
Метаболизм железа у грудных детей, вскармливаемых грудным молоком: LLLI Independent Study Module # 11, Griffin, I.Доктор медицины и Абрамс, С. Доктор медицины, Шаумбург, Иллинойс: LLLI, 2008.
Эту информацию можно приобрести в распечатанном виде в магазине LLLGB
.Авторские права LLLGB 2016
Семена пажитника для увеличения количества молока • KellyMom.com
Келли Боньята, IBCLC
Влияние на молочную продуктивность
Пажитник ( Trigonella foenum-graecum L. ), по-видимому, является травой, которая чаще всего используется для увеличения количества молока. Сообщается, что он является отличным галактагогом для некоторых матерей и использовался в качестве такового на протяжении веков.Несколько проведенных исследований дали противоречивые результаты [Swafford 2000, Reeder 2011, Turkyılmaz 2011]. Имейте в виду, что почти во всех случаях следует сначала опробовать нефармацевтические методы увеличения количества молока. , поскольку могут быть значительные побочные эффекты как от лекарственных трав, так и от рецептурных лекарств, используемых для увеличения количества молока. См. Протокол № 9 Академии медицины грудного вскармливания по использованию галакточек.
Имейте в виду, что почти во всех случаях следует сначала опробовать нефармацевтические методы увеличения количества молока. , поскольку могут быть значительные побочные эффекты как от лекарственных трав, так и от рецептурных лекарств, используемых для увеличения количества молока. См. Протокол № 9 Академии медицины грудного вскармливания по использованию галакточек.
Матери обычно замечают увеличение продуктивности через 24-72 часа после начала выращивания травы, но другим может потребоваться две недели, чтобы увидеть изменения.Некоторые матери не видят изменения молочной продуктивности при приеме пажитника.
Сообщалось, что дозы менее 3500 мг в ДЕНЬ не оказывают никакого эффекта на многих женщин. Сообщается, что один из способов определить правильную дозировку — это медленно увеличивать количество пажитника до тех пор, пока пот и моча не начнут пахнуть кленовым сиропом. Если у вас возникли проблемы с побочными эффектами, прекратите употребление и рассмотрите альтернативные методы увеличения количества молока.
Пажитник использовался либо кратковременно для увеличения количества молока, либо долгосрочно для увеличения количества молока и / или надоев.Нет исследований, указывающих на проблемы при длительном использовании. Пер Кэтлин Хаггинс «Большинство матерей обнаружили, что приём травы можно прекратить, как только выработка молока будет стимулирована до необходимого уровня. Адекватное производство обычно поддерживается до тех пор, пока продолжается достаточная стимуляция груди и опорожнение »[Хаггинс].
Часто рекомендуемые дозы:
(уточните у вашего консультанта по грудному вскармливанию и у поставщика медицинских услуг информацию, относящуюся к вашим индивидуальным обстоятельствам)
капсул |
|
| капсул (500 мг) |
|
порошок или семена |
|
настойка | 1-2 мл, 3 раза в день (см. Инструкции на упаковке) |
чай | одна чашка чая 2-3 раза в день |
Безопасность
Пажитник используется для ароматизации искусственного кленового сиропа и в качестве обычного пищевого ингредиента (карри, чатни и т. Д.)) и народной медицины во многих частях мира, включая Индию, Грецию, Китай, Северную Африку и Ближний Восток. Это основной ингредиент порошка карри (часто используется в индийской кулинарии) и смесей пяти специй (используется в азиатской кулинарии). Его также едят как салат и проросли.
Это основной ингредиент порошка карри (часто используется в индийской кулинарии) и смесей пяти специй (используется в азиатской кулинарии). Его также едят как салат и проросли.
Пажитник считается безопасным для кормящих мам при умеренном использовании и включен в список GRAS Управления по контролю за продуктами и лекарствами США (в целом признан безопасным). Как и в случае с большинством лекарств и трав, были отмечены различные побочные эффекты; см. информацию о побочных эффектах и безопасности ниже.
Per Hale [Hale 2012], «Перенос пажитника в молоко неизвестен, о нежелательных эффектах сообщалось очень редко». Хейл относит его к категории риска лактации L3 (умеренно безопасный).
Возможные побочные эффекты и меры предосторожности
- Пот и моча пахнут кленовым сиропом; молоко и / или ребенок на грудном вскармливании может пахнуть кленовым сиропом.
- Иногда вызывает жидкий стул, который проходит после прекращения приема пажитника.

- Ежедневное употребление более 100 граммов семян пажитника может вызвать кишечные расстройства и тошноту (рекомендуемая доза составляет менее 8 граммов в день).
- Повторные наружные аппликации могут вызвать нежелательные кожные реакции [Wichtl 1994].
- Проглатывание семян пажитника или чая младенцам или женщинам на поздних сроках беременности может привести к ложному диагнозу заболевания мочи кленовым сиропом у младенцев из-за присутствия в моче сотолона. См. [Korman 2001] и другие исследования запаха мочи пажитника и кленового сиропа.
Используйте с осторожностью или избегайте, если у вас в анамнезе:
- Аллергия на арахис или нут: Пажитник принадлежит к той же семье, что и арахис и нут, и может вызывать аллергическую реакцию у мам, страдающих аллергией на эти вещества.В литературе описано два случая аллергии на пажитник. [Патил 1997, Охнума 1998, Лоуренс 1999]
- Диабет или гипогликемия: Пажитник снижает уровень глюкозы в крови, а в нескольких исследованиях, использующих его в качестве гипогликемического средства, также снижает уровень холестерина в крови.
 Дозы, превышающие рекомендованные (указанные выше), могут привести к гипогликемии у некоторых матерей [Heller]. Если вы страдаете диабетом (IDDM), употребляйте пажитник только в том случае, если вы хорошо контролируете уровень глюкозы в крови. Принимая это, внимательно следите за своим уровнем голодания и постпрандиальным (после еды) уровнем.Матери с гипогликемией также должны применять пажитник с осторожностью. Подробнее об уровнях пажитника и глюкозы см. Ссылки ниже.
Дозы, превышающие рекомендованные (указанные выше), могут привести к гипогликемии у некоторых матерей [Heller]. Если вы страдаете диабетом (IDDM), употребляйте пажитник только в том случае, если вы хорошо контролируете уровень глюкозы в крови. Принимая это, внимательно следите за своим уровнем голодания и постпрандиальным (после еды) уровнем.Матери с гипогликемией также должны применять пажитник с осторожностью. Подробнее об уровнях пажитника и глюкозы см. Ссылки ниже. - Asthma: Пажитник часто называют естественным средством от астмы. Однако вдыхание порошка может вызвать астму и аллергические симптомы. Некоторые матери сообщили, что это ухудшило их симптомы астмы. [Дуг 1993, Хаггинс, Лоуренс 1999].
Лекарственные взаимодействия
- Пероральные препараты или травы, принимаемые одновременно с пажитником , могут задерживать всасывание из-за содержания слизи в пажитнике.[Wichtl 1994]
- Глипизид и другие противодиабетические препараты
Пажитник снижает уровень глюкозы в крови и может усиливать действие этих препаратов.
- Инсулин
Пажитник снижает уровень глюкозы в крови, поэтому может потребоваться корректировка дозировки инсулина. - Гепарин , Варфарин и другие антикоагулянты
Тиклопидин и другие ингибиторы тромбоцитов
Растение пажитник содержит несколько соединений кумарина.Хотя исследования не выявили каких-либо проблем, это потенциально может вызвать кровотечение в сочетании с этими типами лекарств. - MAOI
Пажитник содержит амин и может усиливать действие этих препаратов.
Лекарственное взаимодействие Ссылки:
[Wichtl 1994]
Лекарственные взаимодействия пажитника из Healthnotes
Лекарственные взаимодействия пажитника из Мемориального онкологического центра Слоуна-Кеттеринга
Применение пажитника во время беременности
Лечебные дозы пажитника (не те, которые используются в карри) считаются стимулятором матки.Пажитник использовался для помощи и стимулирования родов [Dehlvi, Bingel 1991] и считается средством от менструации [Turner]. По этой причине не рекомендуется употребление пажитника во время беременности (особенно на поздних сроках беременности).
По этой причине не рекомендуется употребление пажитника во время беременности (особенно на поздних сроках беременности).
- Пажитник используется в китайской медицине как средство от утренней тошноты. [Ричмонд]
- «Используйте только умеренно во время беременности. Стимулятор матки в высоких дозах, но вполне безопасен в качестве кулинарных трав или во время родов ». [Ody 1999]
- Motherlove Herbal перечисляет пажитник как очищающее растение, которое «слишком сильное или раздражающее» для использования во время беременности.[Motherlove]
- В одном исследовании пажитник эффективно использовался в качестве источника клетчатки для контроля уровня глюкозы и липидов в крови беременных женщин с диабетом. [Мадар 1987]
- «Сообщалось о стимулирующем воздействии на изолированную матку (морская свинка), и его использование на поздних сроках беременности может быть нецелесообразным». [Хейл 2002]
- «Водные и спиртовые экстракты пажитника окситоцины.
 Согласно исследованиям, проведенным на изолированной ткани матки морской свинки, они стимулируют сокращение гладких мышц матки в последний период беременности.»[Уиллард 1991]
Согласно исследованиям, проведенным на изолированной ткани матки морской свинки, они стимулируют сокращение гладких мышц матки в последний период беременности.»[Уиллард 1991] - «Пажитник оказывает окситоцидное действие на морских свинок. Его использование у людей недостаточно изучено, но потенциально может привести к SAB или преждевременным родам и недоношенности, вторичным по отношению к его окситоциному эффекту. Его использование во время беременности не рекомендуется ». [Рис]
- Не рекомендуется при беременности. [CommE, Brinker 1998, McGuffin 1997, MHO]
Возможные побочные эффекты для ребенка
В большинстве случаев употребление пажитника мамой не влияет на ребенка (за исключением того, что ребенку может быть доступно больше молока).Иногда ребенок тоже пахнет кленовым сиропом (как мама). Однако некоторые мамы заметили, что ребенок суетлив и / или у него зеленый водянистый стул, когда мама принимает пажитник, и симптомы исчезают, когда мама прекращает прием пажитника.
Пажитник может вызывать симптомы со стороны желудочно-кишечного тракта у мамы (расстройство желудка, диарея), поэтому он может вызывать симптомы со стороны желудочно-кишечного тракта и у ребенка. Также у любого человека может быть аллергическая реакция на любую траву , а аллергия на пажитник, хотя и редко, но была задокументирована.
Еще одна причина таких симптомов — и, возможно, более вероятная, чем реакция на траву — может заключаться в том, что количество мамы увеличилось из-за пажитника, а симптомы связаны с переизбытком молока, когда ребенок получает слишком много молока. Суетливость, газы и зеленый водянистый стул — классические симптомы переизбытка молока.
Что стоит попробовать:
- Прекратите употребление пажитника (не переходя на другую траву). Если вы принимаете пажитник из-за недостатка запасов и у вас возникают проблемы с избытком этого растения, может возникнуть сомнение, нужно ли вам вообще увеличивать количество.Если вы намеренно пытаетесь поддерживать избыток (например, когда вы качаете часть / все время, а не кормите грудью напрямую), вы также можете попробовать следующее:
Уменьшите дозировку пажитника, чтобы увидеть, исчезнут ли симптомы у ребенка.

Примите меры для устранения избытка молока (помогите ребенку получить больше грудного молока), например, прижимая ребенка только к одной груди на срок до 2–3 часов.
- Попробуйте нефармацевтические методы увеличения поставок (это всегда первое, что следует попробовать) или поговорите со своим врачом и консультантом по грудному вскармливанию о том, чтобы попробовать другое растение.Это должно помочь, если ребенок реагирует на пажитник в молоке матери.
Но главный вопрос в данном случае — нужен ли вообще пажитник. Многие мамы считают, что их запасы ограничены, хотя на самом деле это не так. Для получения дополнительной информации см. Увеличение количества молока с низким содержанием молока.
Где взять пажитник
Капсулы с семенами пажитника, настойки и чаи можно купить во многих магазинах здорового питания и в Интернете. Вы также можете купить пустые желатиновые капсулы и сыпучий порошок семян пажитника, чтобы сделать свои собственные капсулы.
Чай из пажитника — это слабая форма травы. Для чая: используйте чайную ложку цельных семян пажитника. Настаивайте в кипящей воде примерно 15 минут.
Ростки пажитника — еще один способ есть пажитник. Семена пажитника можно приобрести в отделе массовых продуктов в некоторых магазинах здорового питания или найти их в магазине, специализирующемся на индийских или других восточных продуктах. Замочите 1-2 чайные ложки семян в воде на ночь.На следующий день слейте воду (или выпейте — это чай из пажитника) и промойте семена чистой водой. Поместите семена в проращиватель (это может быть небольшой прозрачный пластиковый контейнер для переноски в форме раковины) и поместите на подоконник или стол со слегка приоткрытой крышкой. Ежедневно промывать водой. Семена прорастут примерно через пять дней.
Семена пажитника при мастите или нагрубании : Залейте несколько унций семян примерно стаканом воды. Дайте семенам остыть, затем размять их. Положите на чистую ткань, согрейте и используйте в качестве припарки или пластыря на набухшей груди или на мастите, чтобы уменьшить воспаление и болезненные места.
Дайте семенам остыть, затем размять их. Положите на чистую ткань, согрейте и используйте в качестве припарки или пластыря на набухшей груди или на мастите, чтобы уменьшить воспаление и болезненные места.
Другое применение пажитника
Пажитник традиционно используется для лечения диабета, кашля, заложенности носа, бронхита, лихорадки, высокого кровяного давления, головных болей / мигрени, диареи, метеоризма, анемии, нерегулярных менструальных циклов и артрита, для облегчения родовых схваток и боли при менструации, а также для снижения аппетита стимулятор.Пажитник также использовался в качестве наружной припарки для контроля воспаления и перхоти.
В настоящее время проводятся исследования по использованию пажитника при диабете, повышенном холестерине, воспалительных заболеваниях кишечника и язве желудка.
Другие названия пажитника
| Другие названия пажитника | |||
| Латиница: | Trigonella foenum-graecum L . ; Foenugraeci semen (для семян) ; Foenugraeci semen (для семян) | ||
Амхарский / Эфиопский: | Абиш | итальянский: | Фиено Греко |
Арабский: | Hulba, Hilbeh | Японский: | Короха |
| Китайский: | Ху-лу-ба, Ху-лу-па, Ку-Тоу | Норвежский: | Bukkehonrkløver |
| Голландский: | Фенегрик | Португальский: | Альфорва, Фено-Грего |
Фарси: | Sambelilé | Русский: | Пажитник, Пажитник Греческий, Самбала |
финский: | Sarviapila | Санскрит: | Methi, Methika, Peetbeeja |
Французский: | Fenugrec, Sénegré, Trigonelle | Испанский: | Alholva, Fenogreco |
| Немецкий: | Bockshornsamen (семена), Bockshorklee, Griechisches Heu | Суахили: | Увату |
| Еврейский: | Hilbeh | Шведский: | Bockshornklee Bockhornsklöver |
| Венгерский: | Görögszéna | Турецкий: | Кемен |
Ссылки: | |||
Профиль питания
| Профиль питания — семена пажитника — Trigonella foenum-graecum (Leguminosae) рассчитано на основе нулевой влажности на 100 г | |||||
| Алюминий | 35 мг | Кобальт | 0. 182 мг 182 мг | Магний | 121 мг |
| Ясень (общий) | 3,9% | Сырая клетчатка | 8,7% | Марганец | 0,21 мг |
| Кальций | 73 мг | Пищевые волокна | 48,0% | Ниацин | 1,60 мг |
| калорий | 0,68 / г | жир | 6,4% | фосфор | 288 мг |
| Углеводы | 59. 1% 1% | Утюг | 5,6 мг | Калий | 102 мг |
| Хром | 0,04 мг | Белок | 30,6% | Олово | 0,42 мг |
| Тиамин | 1,35 мг | Селен | 0,16 мг | Кремний | 0,47 мг |
| Рибофлавин | 0,32 мг | Натрий | 58,0 мг | Витамин А | 38. 5 МЕ 5 МЕ |
| Витамин C | 60,0 мг | цинк | [следовые количества мг] | ||
| Указанные питательные вещества: | |||||
| Сахар | 13% | (глюкоза, арабиноза, галактоза) | |||
| Крахмал | 15% | ||||
Список литературы
- [Bingel 1991] Bingel AS, Farnsworth NR. Высшие растения как потенциальные источники галактагов, в Wagner H, Farnsworth NR, eds.
 Исследование экономических и лекарственных растений, том 6, Academic Press Ltd, Нью-Йорк, 1994: 1-54.
Исследование экономических и лекарственных растений, том 6, Academic Press Ltd, Нью-Йорк, 1994: 1-54. - [Brinker 1998] Brinker F. Herb Противоречия и взаимодействия лекарств. Сэнди, Орегон: Eclectic Medical Publications, 1998, 70–1.
- [Dehlvi] Trigonella foenum-graecum (Methi) от DehlviRemedies.com
- [Dugue 1993] Dugue P, Bel J, Figueredo M. Пажитник, вызывающий новый тип профессиональной астмы. Пресс Мед 1993 29 мая; 22 (19): 922.
- [Hale 2002] Hale T.Лекарства и материнское молоко, 10-е издание. Фармасофт Медицинское Издательство, 2002, с.277-279.
- [Heller] Heller L. Пажитник: примечательная гипогликемия
- [Huggins] Huggins KE. Пажитник: одно средство от низкой молочной продуктивности.
- [Korman 2001] Корман С.Х., Коэн Э., Премингер А. Заболевание мочи, вызванное псевдокленовым сиропом, вызванное пренатальным проглатыванием пажитника матерью.
 J Paediatr Child Health 2001, август; 37 (4): 403-4.
J Paediatr Child Health 2001, август; 37 (4): 403-4. - [Лоуренс 1999] Лоуренс Р.А. Грудное вскармливание: руководство для медицинской профессии , 5-е изд. Сент-Луис: Мосби, 1999, стр. 376.
- [Madar 1987] Madar Z, Thorne R. Пищевые волокна. Prog Food Nutr Sci 1987; 11 (2): 153-74.
- [McGuffin 1997] Макгаффин М., Хоббс С., Аптон Р., Голдберг А. Справочник по ботанической безопасности Американской ассоциации производителей лекарственных трав. Бока-Ратон: CRC Press, 1997.
- [Ody 1999] Оди П. Травы, которых следует избегать во время беременности из Травы для здоровой беременности .Лос-Анджелес, Калифорния: Китс; 1999.
- [Ohnuma 1998] Охнума Н., Ямагути Е., Каваками Ю. Анафилаксия к карри-пудре. Аллергия, апрель 1998; 53 (4): 452-4.
- [Патил 1997] Патил С.П., Нипхадкар П.В., Бапат М.М. Аллергия на пажитник (Trigonella foenum graecum).
 Ann Allergy Asthma Immunol Mar 1997; 78 (3): 297-300.
Ann Allergy Asthma Immunol Mar 1997; 78 (3): 297-300. - [Reeder 2011] Reeder C, Legrand A, O’Conner-Von S. Влияние пажитника на производство молока и уровни пролактина у матерей недоношенных детей.J Human Lactation 2011; 27 (1): 74. Только аннотация.
- [Рис] Рис LA. Пажитник, в Травяные добавки при беременности
- [Swafford 2000] Swafford S, Berens B. Влияние пажитника на выработку грудного молока. ABM News and Views 2000; 6 (3): Тезисы ежегодного собрания 11-13 сентября 2000 г.
Предыстория: Пажитник — популярное растение, используемое среди непрофессионалов в качестве лекарственного средства, хотя научные исследования относительно эффективности не были опубликованы.
Цель: Оценить влияние пажитника на выработку грудного молока у женщин, кормящих исключительно грудью.
Методы: Десять женщин вели дневники выработки грудного молока в течение двух недель. В первую неделю установлен базовый уровень производства молока. В течение второй недели принимали три капсулы семян пажитника трижды в день. В этом наблюдательном исследовании каждая пациентка использовалась в качестве контроля для сравнения выработки грудного молока с пажитником и без него.
В первую неделю установлен базовый уровень производства молока. В течение второй недели принимали три капсулы семян пажитника трижды в день. В этом наблюдательном исследовании каждая пациентка использовалась в качестве контроля для сравнения выработки грудного молока с пажитником и без него.
Результаты: Сравнивались среднесуточные объемы помпы для недели 1 и недели 2.Эти значения были статистически проанализированы с использованием знакового рангового критерия Вилкоксона. Средний дневной объем молока на 1-й неделе составлял 207 мл по сравнению с 464 на 2-й неделе. Это увеличение было статистически значимым (P = 0,004)
Заключение: Использование пажитника значительно увеличило объем производимого грудного молока. Безусловно, необходимы дальнейшие исследования травы и ее воздействия на кормящую грудь. Использование пажитника для улучшения лактации может помочь женщинам с недостаточным питанием. - [Turkyılmaz 2011] Turkyılmaz C, Onal E, Hirfanoglu IM, Turan O, Koç E, Ergenekon E, Atalay Y.
 Влияние галактагогического травяного чая на выработку грудного молока и краткосрочное снижение массы тела при рождении в первая неделя жизни. J Altern Complement Med. 2011 Февраль; 17 (2): 139-42. Epub 2011 24 января
Влияние галактагогического травяного чая на выработку грудного молока и краткосрочное снижение массы тела при рождении в первая неделя жизни. J Altern Complement Med. 2011 Февраль; 17 (2): 139-42. Epub 2011 24 января - [Wichtl 1994] Wichtl M и NG Bisset (ред.). 1994. Foenugraeci semen — Семена пажитника, Trigonella, в Травяные препараты и фито-фармацевтические препараты .(Английский перевод Нормана Грейнджера Биссета). CRC Press, Штутгарт, стр. 203-205.
- [Белый] Увеличение количества молока от Шерил Тейлор Уайт
- , [Уиллард, 1991] Уиллард, Т. Научное травяное растение шиповника . Калгари, Альберта: Колледж естественного исцеления дикой розы, Ltd. 1991: 123,62,173.
Дополнительная информация
Пажитник и грудное вскармливание
- Исследование пажитника от BreastfeedingOnline
- Часто задаваемые вопросы о пажитнике от BreastfeedingOnline
- «Пажитник — не замеченный, но не забытый» Рима Йенсен, доктор медицины
- «Пажитник: одно средство от низкой молочной продуктивности» Кэтлин Э.
 Huggins, RN, MS
Huggins, RN, MS - Пажитник, трава для увеличения количества молока от Medela.com
- Увеличение количества молока, Шерил Тейлор Уайт
- Обзор литературы по фенхелю, пажитнику, чертополоху, крапиве и листу малины Рэйчел Эмма Вестфол
- Nice F, Coghlan RJ, Бирмингем, BT. Травы и кормление грудью. Фармацевт США: сентябрь 2000 г., т. 25: 9
Общая информация
Исследования
- Пажитник от DiabetesInControl.com
- Шарма RD, Raghuram TC, Rao NS. Влияние семян пажитника на уровень глюкозы в крови и липиды сыворотки крови при диабете I типа. Eur J Clin Nutr 1990 апр; 44 (4): 301-6.
- Bordia A, Verma SK, Srivastava KC. Влияние имбиря и пажитника на липиды крови, уровень сахара в крови и агрегацию тромбоцитов у пациентов с ишемической болезнью сердца. Prostaglandins Leukot Essent Fatty Acids 1997 May; 56 (5): 379-84.
- Исследования пажитника и диабета
- Исследования пажитника и высокого холестерина
- Langmead L, Dawson C, Hawkins C, Banna N, Loo S, Rampton DS.
 Антиоксидантные эффекты лечебных трав, используемых пациентами с воспалительными заболеваниями кишечника: исследование in vitro. Aliment Pharmacol Ther 2002 февраль; 16 (2): 197-205.
Антиоксидантные эффекты лечебных трав, используемых пациентами с воспалительными заболеваниями кишечника: исследование in vitro. Aliment Pharmacol Ther 2002 февраль; 16 (2): 197-205. - Mortel M, Mehta SD. Систематический обзор эффективности травяных галактогов. J Hum Lact. Май 2013; 29 (2): 154-62.
- Pandian RS, Anuradha CV, Viswanathan P. Гастропротекторный эффект семян пажитника (Trigonella foenum graecum) на экспериментальную язву желудка у крыс. Журнал Этнофармакол 2002 Август; 81 (3): 393-7.
Традиционное использование
Историческая справка
- Trigonella foenum-graecum L. Цветная пластина из Köhler’s Medicinal-Plants , 1887.
- Foenum Graecum. — Пажитник. из King’s American Dispensatory Харви Викес Фелтер, доктор медицины, и Джон Ури Ллойд, доктор философии. М., канд. Экон., 1898.
- Foenum-Graeci Semina. Foenugreek Seeds. из Британский фармацевтический кодекс .
 Опубликовано по указанию Совета фармацевтического общества Великобритании, 1911 г.
Опубликовано по указанию Совета фармацевтического общества Великобритании, 1911 г. - Foenum graecum. — Пажитник. из A Manual of Organic Materia Medica and Pharmacognosy Люциуса Э. Сейра, Б.С. Ф. М., 1917. Файл PDF [стр. 15-16]
- Trigonella — пажитник [стр. 11 PDF-файла] из A Manual of Materia Medica and Pharmacology , David M.R. Culbreth, Ph.G., M.D. (7-е издание, 1927)
- Пажитник — Trigonella Foenum Graecum [стр. 32-33 файла PDF] из Illustrated Phytotherapy Томаса Дешауэра, D.Sc, N.D., D.С, 1945.
Заявление об отказе от ответственности: Большинство лечебных трав не были тщательно изучены, особенно в отношении лактации. Травы — это лекарство, и здесь необходима некоторая осторожность. Я представляю эти данные как есть, без каких-либо гарантий, явных или подразумеваемых, и не несу ответственности за их точность, а также за какие-либо убытки или ущерб, вызванные тем, что пользователь полагался на эту информацию. Сухой удушающий кашель у взрослого причины: что делать, лечение и причины приступов – Сухой Удушающий Кашель У Взрослого ( Лечение И Профилактика)причины, опасные признаки и лечениеОрганизм взрослого человека ежедневно испытывает серьезные нагрузки, как в психологическом плане, так и в физическом. Подобные явления в совокупности с рядом других неблагоприятных факторов влияет на развитие некоторых заболеваний. Нередко недуги сопровождаются удушающим кашлем, который мешает жить не только самому больному, но и его близким. Причин появления данного симптома огромное количество. Для успешной терапии необходимо выявить единственно истинную причину и организовать правильное лечение. В противном случае развитие заболевания и появление осложнений – дело времени. Причины возникновения и возможные заболевания Удушающий кашель это очень опасный симптом, нужно пройти обследование и выявить причину Удушающий кашель у взрослого человека – довольно-таки опасное явление, которое может являться одним из симптомов ряда серьезных заболеваний. Усиление подобного рефлекса нередко свидетельствует о протекании недуга в более серьезную стадию развития. Игнорировать удушающий кашель, списывая все на взрослый возраст и сильный организм, нельзя. Единственным правильным решением при появлении данного симптома будет диагностика причины его появления и организация лечения недуга. Причин появление столь серьезной рефлекторной реакции очень много, однако, можно выделить основные из них:
Большинство патологий, которые вызывают у взрослого удушающий кашель, имеют не столь опасный характер протекания, но при их появлении стоит учитывать потенциальную возможность их развития и появления осложнений, которые и будут опасными для жизни человека.
Помимо недугов очень часто удушливый кашель появляется из-за попадания в дыхательные пути инородной частицы. В таких ситуациях, как правило, симптом имеет спастический характер и не требует лечения. Для избавления от кашля достаточно очистить дыхательные пути от инородного тела всеми возможными способами (откашливание, полоскание и т.д.). Стоит отметить, что иногда собственноручная диагностика не дает результатов. В таком случае желательно обратиться к врачу, который поставить правильный диагноз и определит верный курс лечения. Опасные признаки и осложнения
Для определения степени опасности конкретного случая необходимо внимательно проанализировать этиологическую картину протекания недуга. Точнее, необходимо выявить: наблюдаются ли у больного некоторые опасные признаки, например:
Все указанные выше симптомы указывают на наличие реально серьезных заболеваний и усиления тяжести их протекания. При их появлении визит в больницу откладывать нельзя, так как они могут быть вызваны такими опасными недугами как:
Только профессиональные доктора способны помочь в подобных ситуациях, ведь когда речь идет о таких патологиях, стоит учитывать их опасность не только для состояния больного, но и для его жизни. Бывает, что при отсутствии своевременной терапии резвившиеся осложнение способно вызвать удушье человека. Медикаментозное лечение Принимать любое медикаментозное средство необходимо строго по инструкции или назначению врача Нетяжелые формы протекания заболеваний, сопровождающиеся появлением удушающего кашля, вполне могут поддаваться терапии в домашних условиях. Основой любого лечения является прием медикаментозных препаратов. Однако прежде чем начать терапию важно соблюсти основные ее принципы:
Что касается конкретных медикаментозных препаратов, то здесь ситуация достаточно сложная. Назначение тех или иных лекарственных средств проводится в зависимости от причины появления удушающего кашля. Больше информации о пневмонии можно узнать из видео: Список препаратов, наиболее часто применяемых при лечениях подобных недугов, представлен ниже:
Стоит понимать, что неправильно организованная терапия и прием тех или иных препаратов могут сделать только хуже для больного. Поэтому, если вы недостаточно уверены в своих силах, лучше обратиться в поликлинику. Ингаляции небулайзером Ингаляции небулайзером – это безопасный и эффективный метод лечения заболеваний дыхательных путей Для полного избавления от кашля, безусловно, необходимо побороть недуг, вызвавший симптом. Однако смягчать сам рефлекс также будет не лишним. Наиболее удобный, щадящий и эффективный в этом плане вариант – использование ингаляций небулайзером. Небулайзер – специальный медицинский прибор, который используется для проведения ингаляций паром. Устройство достаточно доступно для приобретения, вследствие чего и получило столь широкое применение. Использование небулайзера помогает смягчить кашель и снять отеки или воспаления пораженных ЛОР-органов. В качестве пара в аппарате для ингаляций используются парообразования определенных медикаментозных препаратов. Наиболее эффективный вариант в определенной ситуации выбирается в зависимости от характера кашля. Перед тем как начинать ингаляционный процесс, важно исключить у больного ряд противопоказаний: Давайте рассмотрим наиболее эффективные средства, используемые для проведения ингаляций небулайзером:
Важно понимать, что ингаляции небулайзером не направлены на полноценную борьбу с кашлем или инфекцией. Они, в первую очередь, помогают облегчить протекание заболевания и смягчить неприятный симптом. Народные рецепты Одним из лучших народных методов от кашля является паровая ингаляция В заключение статьи отметим наиболее эффективные народные рецепты для борьбы с удушающим кашлем у взрослых, которые также являются эффективным подспорьем к основному медикаментозному лечению. Организовать прием больным каких-либо народных средств можно лишь с тем условием, что на их отдельные компоненты у него не наблюдается аллергической реакции. Главное в терапии любого недуга – не навредить! Итак, наиболее эффективно помогают смягчить удушающий кашель следующие народные рецепты:
В целом, бороться с удушающим кашлем у взрослого вполне реально в домашних условиях, используя представленный выше материал и некоторые свои знания. Однако стоит понимать, что при отсутствии эффекта от самолечения или, того хуже, появлении осложнений, визита к специалисту не избежать. Здоровья вам! Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам. Поделись с друзьями! Будьте здоровы!Сухой удушающий кашель у взрослого лечениеЛечение удушающего кашля у взрослыхОчень часто удушающий кашель у взрослых являются симптомом возникновения различных серьезных заболеваний. Он пугает своим характером и интенсивностью не только больных, но и их родственников. Не дает полноценно работать и отдыхать. Если у человека наблюдается удушающий кашель, лечение необходимо проводить незамедлительно. Начинать его нужно с посещения врача, а также диагностики заболевания, вызывающего удушающий симптом. Ведь неприятное явление может провоцироваться такими опасными недугами, как:
Не менее серьезно необходимо отнестись к удушливому кашлю у взрослых, вызванному:
Такие патологии, хоть и считаются не слишком опасными, однако при отсутствии лечения часто перерастают в тяжелую форму и дают осложнения, порой даже угрожающие жизни больного, поэтому лечение удушающего рефлекторного акта нужно проводить незамедлительно. Удушающие спастические выдохи могут быть свидетельством того, что человек подавился или ему в дыхательные пути попало инородное тело. В этом случае лечение симптома не проводится, так как для прекращения кашля достаточно очистить дыхательные пути. Удушливый кашель: лечение у взрослых — основные принципыОбязательным условием эффективного лечения неприятного явления является посещение врача. В больнице проводится осмотр пациента. Доктор делает тщательную диагностику с помощью анализов и обследований. Выбираются методы лечения удушливого кашля, учитывающие клиническую картину заболевания и индивидуальные особенности пациента. При лечении у взрослых проводятся следующие действия:
Особенности лечения удушающего кашля при бронхиальной астмеСамым эффективным методом симптоматического лечения удушающего кашля при бронхиальной астме, заключающегося в купировании приступов, зарекомендовало себя местное воздействие на органы дыхания с помощью ингаляционных кортикостероидов. Принцип действия заключается в предотвращении спазма бронхов и молниеносном прекращение кашля. Часто таки препараты впрыскиваются с помощью карманных ингаляторов, которые больные носят всегда при себе. Популярным также является прием различных отхаркивающих сиропов, антибиотиков. Сердечная недостаточность: основные нюансы лечения удушающего кашля у взрослых Если приступы удушающих рефлекторных спазмов дыхательных путей возникают у больного из-за проблем с сердцем, то симптоматическое лечение, проводимое параллельно с основным, будет включать в себя:
Если у больного из-за проблем с сердцем началось скопление жидкости в органах дыхания, то при ее откачке удушающий кашель проходит. Удушающий кашель у взрослого: лечение при онкологических заболеванияхЕсли неприятное явление является симптомом развития рака органов дыхания, то больного очень часто преследуют раздирающие и удушливые спастические выдохи. Нередко из-за снижения иммунитета у человека параллельно начинается воспалительный процесс в легких, вызванный разными инфекциями. Приступы удушливого кашля у онкобольных облегчать очень важно. Человек, мучающийся от рака, и так переносит свое состояние очень тяжело. Рефлекторные спастические выдохи у взрослых осложняются обмороками, аритмиями, разрывом альвеолы. Лечение удушающего кашля в этом случае проводится после полного медицинского обследования. Если врачом выявляется наличие дополнительного инфекционного или простудного заболевания, то применяются методы борьбы с этим недугом, вкупе с симптоматическим лечением (назначением противокашлевых, противовоспалительных, бронхорасширяющих средств). Такие препараты способствовать уменьшению приступов удушливого кашля и дальнейшему их прекращению. Если неприятное явление вызывается только лишь распространившейся опухолью, то причину убрать не всегда возможно. Удушающий кашель в таком случае может вызываться:
В таком случае для лечени Удушающий кашель – причины и лечение удушливого кашляУдушающий кашель у людей и означает начало серьёзного заболевания. Именно такой симптомом проявляется в тот момент, когда патология переходит в осложнённую стадию. ЭтиологияУдушливый кашель формируется в человеческом организме под воздействием таких недугов: Это наиболее распространённые причины формирования симптома, которые выделили клиницисты. Дети могут подвергаться развитию неприятного признака намного чаще взрослых, так как их организм ещё не приспособлен к воздействию окружающей среды. Различные вирусные заболевания сопровождаются в детском возрасте удушьем и кашлем. В ночное время симптом проявляется от бронхиальной астмы. У 10% больных единственным признаком развития заболевания является сильный приступ кашля с удушьем. Симптом появляется оттого, что отверстие бронхов уменьшается и дыхание затрудняется на выдохе. В этот момент и возникает кашель. Сильное проявление сухого симптома с немного заметной мокротой указывает на ларингит. При этом недуге, больного одолевает высокая температура. А вот при бронхиальной астме у пациента развивается одышка. По поражении организма онкологическими болезнями кашель проявляется интенсивнее, мучительнее и сильнее. Именно такой симптом информирует о раке лёгких. Также удушающий признак может проявиться от употребления некоторых препаратов.  Причины удушающего кашля КлассификацияСухой удушающий кашель прогрессирует в различных формах. Клиницисты выявили, что есть симптом, который проявляется без мокроты. Его назвали непродуктивный, и разделяется он ещё на два типа:
Опираясь на длительность и характер кашля, он может проявляться в таких разновидностях:
Хроническая стадия признака встречается, как правило, у людей, злоупотребляющих никотином, или у тех, кто постоянно находится в контакте с раздражителями химического типа. СимптоматикаУдушающий кашель у взрослого проявляется зачастую при развитии патологий различной тяжести. В таком случае клиническая картина будет полна дополнительными признаками, которые при диагностике помогут доктору точно определить недуг:
ЛечениеДоктора не рекомендуют предпринимать любые медикаментозные препараты и проводить профилактические мероприятия без консультации со специалистом. Асфиксия и кашель в некоторых случаях может устраняться паровыми или холодными ингаляциями, употреблением противокашлевых медикаментов, смягчении слизистых леденцами, полосканием горла и различными народными средствами. Если причиной появления симптома стало инородное тело, то без помощи медика не обойтись. Больному нужно аккуратно устранить объект, который попал в дыхательные пути, и спровоцировать першение и кашель. В экстренной ситуации сосед может самостоятельно предоставить помощь больному. Для этого его нужно обхватить обеими руками сзади и резко прижать в районе рёбер. В момент рефлекторного выдоха выйдет резкий поток воздуха и вместе с ним инородное тело.  Первая помощь при асфиксии Довольно часто кашель сопровождается и иными симптомами, которые доставляют человеку значительное неудобство и мешают нормальной жизнедеятельности. Поэтому медики стараются как можно эффективнее и быстрее устранить причину появления признаков. В период медикаментозной терапии пациенту назначаются препараты, которые подавляют и ослабляют проявление кашля. Они благоприятно влияют на регенерацию слизистой горла. Также доктора используют на разных стадиях формирования недуга такие лекарства:
Удушающий кашель у ребёнка и взрослого также можно устранить и народными средствами. Доктора советуют принимать отвар, помогающий отхаркивать и снимать воспаление. Средства альтернативной медицины можно делать из таких ингредиентов:
Для эффективного купирования симптомов можно использовать все методы терапии сразу. В таком случае лечение будет максимально быстрым и эффективным. Чаще всего астма проявляется с сильным удушающим кашлем под воздействием аллергенов. В таком случае человеку нужно отстраниться от раздражающего вещества или предмета. ПрофилактикаВ профилактических мерах медики советуют очищать своё жилое помещение, повышать влажность воздуха. Рекомендуется регулярно принимать витамины, отказаться от курения и пить суточную норму жидкости. Удушающий кашель у взрослого, причины, лечениеУдушающий кашель у взрослого — очень опасный симптом, природу которого необходимо выяснить, прежде чем начинать лечение. Не занимайтесь самостоятельной диагностикой и тем более терапией, лучше отправляйтесь к терапевту, который направит вас на сдачу необходимых анализов и рентгеновский снимок. Причин кашля у человека может быть множество: это и аллергические реакции, и следствие простуды или ОРВИ, и длительное курение. Следует разобрать провоцирующие факторы подробнее. Причины возникновения Чаще всего удушающий кашель возникает в ночное время, но и днем его приступы нередки. Причины могут крыться в следующем:
Но симптомы могут указывать на различные причины, поэтому разобраться в них сможет только врач. Особенно это важно с маленькими детьми. Так как удушающий кашель опасен для такого возраста, и чем меньше ребенок, тем больше ситуация угрожает его жизни. Каким может быть сухой кашель?Кашель делится на 3 вида — острый, хронический и затяжной. Острый длится меньше 3-х недель. При этом приступы возникают часто и длятся непрерывно. Острый удушливый возникает вследствие:
Если в течение 20 дней ситуация не изменилась, можно говорить о хроническом состоянии. Развивается он чаще всего на фоне ослабленного иммунитета. Например, причиной может послужить длительный прием антибиотиков. При этом нередко у человека увеличены лимфатические узлы. Хронический кашель может встречаться при следующих заболеваниях:
Затяжной кашель длится от 2-х недель и больше. Основное его отличие от хронического — это отсутствие хрипов в легких. Связан такой кашель, прежде всего носоглоткой, как только пройдет воспалительный процесс, кашель, как правило, исчезает. Причиной длительного удушающего кашля могут быть следующие болезни: назофарингит; увеличенные аденоиды. Слизь, образующаяся в носоглотке, стекает в гортань и давит на нее, от этого ребенок кашляет, часто можно услышать жалобу: «Задыхаюсь». И такое явление нередко происходит в ночное время. Принципы лечения у взрослыхКак лечить удушливый кашель? Не стоит напоминать, что прежде больной должен посетить врача. Доктор осмотрит человека и направит на диагностические мероприятия. Только после установления диагноза назначается лечение, исходя из клинической картины и индивидуальных особенностей пациента. Общие лечебные процедуры могут проходить по традиционной схеме:
Лечение кашля с удушьем у взрослыхЕсли удушающий кашель у взрослых вызван ОРВИ, прописываются препараты, устраняющее раздражение кашлевого рецептора. Эти средства можно принимать и при коклюше. Но эффект должен наступить в первые 2-3 дня, далее необходимо переходить на другие препараты. После начала образования слизи, если не прекратить прием этих средств, мокроты будет образовываться больше, начнется ее застой в органах дыхания. Чтобы снять бронхоспазм, необходимо принимать бронхолитики. Вводятся они внутримышечно или методом ингаляции. При развитии бактериальной инфекции терапевтом назначается антибактериальная терапия. При густой слизи назначаются муколитики, они разжижают мокроту и выводят ее из организма. Они также снимают воспаление. Нередко эти препараты выписывают вместе с антибиотиками. Муколитические средства способны вывести мокроту не только из легких, но и из носоглотки. При раке легких назначают средства, которые могут улучшить ситуацию. Это местные анестезирующие средства и опиаты. Если начался приступ, то можно сделать ингаляцию. Неплохо справляются с этой задачей отвары календулы, эвкалипта и ромашки. При частых приступах лучше всего приобрести небулайзер, с ним все процедуры будут быстрее обеспечивать эффект и окажутся более безопасными. Так как лекарственные компоненты распыляются на мелкие частички и быстрее проникают в дыхательные пути. Маленьким детям до полугода запрещены ингаляции и растирающие средства с резкими запахами. Чаще поднимайте кроху в вертикальное положение, так он легче откашляет мокроту. Народные методыНародное лечение не столь эффективно, как медикаментозное, поэтому его лучше применять параллельно с традиционной терапией. Эффективными будут отвары из следующих лекарственных трав:
В аптеке можно приобрести противокашлевые сиропы на основе алтея, корня солодки или подорожника. Неплохо снимают приступ кашля приготовленный сок из редьки и меда или смесь меда со сливочным маслом. Такое лечение хорошо и для детей, но при условии, что у них нет аллергии на эти продукты. Ребенку будет достаточно 1 чайной ложки средства. При ночных приступах можно воспользоваться такими советами:
При бронхиальной астмеВрачи рекомендуют в целях купирования приступов делать ингаляции кортикостероидами. Их назначение — купирование спазмов бронхов и быстрое прекращение кашля. Так как приступ астмы может произойти когда угодно, человек всегда должен носить с собой карманные ингаляторы. В некоторых случаях врач назначает отхаркивающие сиропы и антибиотики. Нередко у больных бронхиальной астмой развивается сердечная недостаточность, поэтому параллельно проводится лечение и этого недуга. Основу лечения составляют:
Если слизь скапливается из-за проблем с сердцем, после ее откачивания, как правило, удушающий приступ проходит. Любой сухой удушающий кашель без видимых причин должен насторожить, особенно если он возникает у ребенка. Лучше сразу вызывать «скорую помощь». Если ситуация связана с отеком гортани, то стремительно развивается удушение, а в этом случае медлить нельзя. Как лечить удушающий кашель у взрослого 2020Любой кашель неприятен и требует лечения. Но когда человек сталкивается с постоянными приступами сильного сухого удушающего кашля, больной начинает метаться в поисках эффективного средства, способного как можно скорее облегчить его состояние. Безусловно, снимать приступ нужно, но вот с выбором способа лечения такого кашля торопиться не стоит. Простые народные средства чаще всего тут не помогают. Удушающий кашель у взрослого в основном имеет серьезные причины, и только от них зависит дальнейшая терапия. Содержание статьи Механизм появления бронхоспазмов
Тяжелый душащий кашель начинается тогда, когда раздражение слишком сильное или есть опасность попадания инородного тела в дыхательные пути. В этом случае возникает сильный спазм, который перекрывает гортань, а вместе с ней и доступ воздуха в легкие. Такой же спазм провоцирует кашель и при бронхиальной астме. А вот при аллергии ситуация немного другая. На воздействие аллергена организм реагирует обильным выделением слизи, а также воспалением и отеком слизистых. Из-за отека доступ воздуха к легким ухудшается, и человек начинает задыхаться. В тяжелых случаях это может привести к летальному исходу.
Если мокрота слишком густая или отек гортани не позволяет ей беспрепятственно выходить наружу, при помощи сильного кашля организм все-таки пытается ее вытолкнуть. Застрявшие в верхних дыхательных путях комочки слизи вызывают приступ удушья. Кашель как симптом
Вот о каких болезнях может сигнализировать сильный сухой кашель, доходящий до удушья:
Нередко душащий кашель возникает как одно из проявлений сильной аллергической реакции. Узнать его достаточно легко. Появляется бронхоспазм не регулярно, а только при контакте с аллергеном. Практически всегда сопровождается обильным истечением жидкости из носа, сильной отечностью, слезоточивостью. Но с этим видом кашля справиться легче всего: достаточно принять хороший антигистаминный препарат, и симптомы исчезнут максимум в течение получаса. Снимаем приступ кашляКонечно же, в том случае, когда приступ сильного кашля затрудняет дыхание, в первую очередь необходимо его купировать. Причем делать это нужно любым из доступных способов:
Если больной находится в лежачем положении, обязательно нужно приподнять ему верхнюю часть тела. Необходимо обеспечить пациенту приток свежего воздуха: открыть окно или форточку, вывести на улицу. Если одежда стягивает шею или область грудной клетки – расстегнуть или ослабить ее. Ни в коем случае не стоит паниковать. Если приступ удушающего кашля усиливается, больной начинает задыхаться, вы заметили посинение губ и сильную бледность кожи – вызывайте «скорую». Иногда возникает настолько сильный отек, что счет идет на минуты, а оказать квалифицированную помощь может только врач. Как лечитьКогда у больного постоянно возникает удушающий кашель, лечение должен назначать только специалист после тщательно проведенного всестороннего обследования. Эффективность применяемых препаратов напрямую зависит от правильно поставленного диагноза. Обычно для лечения в том или ином сочетании применяются такие группы препаратов:
Комбинация препаратов подбирается строго индивидуально и зависит от многих факторов: основного заболевания, общего самочувствия больного, наличия или отсутствия у него хронических болезней. Поэтому каких-либо конкретных советов по лечению мы приводить не будем. Неправильный выбор медикаментов может грозить серьезными последствиями. Из тех средств, которые должны быть все время под рукой, чтобы быстро остановить сильный кашель, можно порекомендовать: «Бронхолитин», «Бромгексин», «Коделак», «Бронхикум», «Терпинкод». Их разовое применение в экстренных ситуациях допускается и без назначения врача, но по поводу целесообразности длительного приема этих средств обязательно надо посоветоваться с доктором.
В тяжелых случаях может потребоваться госпитализация и комплексное медикаментозное лечение, от которого не стоит отказываться. При недавно возникшем кашле можно попробовать народные методы лечения. Народные рецепты
Хорошо помогает от приступа душащего кашля молоко с различными добавками: топленым маслом, маслом какао, барсучьим или козьим жиром, медом, содой, отваром семян аниса. Пить молоко нужно не горячим, а приятно теплым, маленькими глотками. После этого лучше немного помолчать, чтобы горло совсем успокоилось, и в течение получаса не есть и не пить, чтобы не нарушить образовавшуюся защитную пленку. Прекрасным средством для облегчения приступов кашля является ингаляция: содовая, с отварами перечисленных выше трав или эфирными маслами. Наиболее сильным противовоспалительным и антибактериальным эффектом обладают хвойные масла (пихтовое, кедровое, туевое, сосновое), эвкалиптовое, масло чайного дерева. Быстро остановить приступ кашля способны эфирные масла или отвары из мяты и мелиссы. Для взрослых хорошим лекарством будет спиртовая настойка подорожника с медом. Но приготовить ее придется заранее. Собранные (не возле дороги!) листья подорожника нужно измельчить или пропустить через мясорубку, залить в стеклянной таре таким же количеством водки и добавить мед из расчета 1 ст. л. меда на стакан готовой смеси. Посуду с микстурой плотно закрыть крышкой и настаивать в темном месте при комнатной температуре не менее двух недель. Принимать лекарство по чайной ложке во время приступа или для профилактики 3-4 раза в день. Можно развести средство в теплом молоке или воде (в половине стакана).
Главное – помнить о том, что устранить мучительный удушливый сухой кашель, не излечив его причину, не получится. Он будет возвращаться снова и снова, переходя в хроническую форму и провоцируя все более серьезные заболевания. Если после нескольких попыток справиться с недугом самостоятельно в домашних условиях вы не добились ощутимых результатов – прекращайте самолечение и отправляйтесь к врачу. Даже если вы предпочитаете лечиться народными средствами, сначала надо пройти обследование, а затем подбирать лечение. Автор: Анна Александрова Источники: medscape.com, health.harvard.edu, medicalnewstoday.com. Как лечить сухой удушающий (удушливый) кашель у взрослых и детей — KasheloffПоявление удушья или асфиксии во время кашлевого рефлекса не является нормой, а патологическим опасным для жизни больного человека фактором. Такой вариант развития болезни требует особенного подхода. Самостоятельно купировать удушающий кашель сложно, опасно. Поэтому обращение в больницу рекомендовано в любом случае. Развитие такого симптома возможно при наличии нескольких заболеваний. В такой ситуации, как асфиксия во время кашля, требует от родственников особой бдительности, быстрой реакции. Ведь до приезда врачей потребуется ждать не 5 и не 10 минут. Оказать первую помощь, не навредив при этом – главная задача, цель рядом находящихся и самого больного человека.
 Когда развивается удушьеУдушающий кашель у взрослого или ребенка – не просто спазм бронхов. Причинами возникшей ситуации становятся факторы физиологического, патологического характера. Вызвать удушье во время кашля может только мощный провокатор или попадание инородного тела в глотку. Так как бронхи имеют слизистую оболочку, которая обеспечивает защиту дыхательной системы, повреждение бронхиальной слизистой ведет к появлению патологии. Патологический факторВнезапный кашлевой рефлекс с удушьем у взрослых и в детском возрасте способны вызвать заболевания сердечно-сосудистой, центральной неровной системы и дыхательных путей. Частый спутник во время кашля появляется в период обострения аллергии. Но наиболее вероятен удушливый кашель при возникновении следующих недугов:
Физиологический факторКашель сухой с удушьем и спазмом в грудной клетке появляется не только по причине болезней дыхательных путей или нервоза. У малыша возникновение панического кашля провоцируется попаданием инородного тела в горло. Даже конфета во время игры становится угрозой. Но вылечить такой спазм невозможно, только потому, что это не болезнь.
 Просто не давайте ребенку сосательные конфетки. Такая причина может наблюдаться у взрослого человека во время разговора и одновременного приема пищи. Кроме конфет в гортани перекрывают проходы, провоцируют появление кашля:
Кашлевой рефлекс в данном случае является защитой организма. За счет сокращения мускулатуры старается удалить то, что мешает. Частая проблема у детей, людей пожилого возраста. Остановить спазмы, удушье можно в домашних условиях без медицинской помощи, если кашель вызван вдыханием дыма, испарений с едким запахом, газов. Все это является раздражителем для бронхов. Впоследствии возникает отечность мягких тканей, которая перекрывает дыхательные проходы. Сюда же причисляется и табачный дым. В нем содержится множество смол, других веществ, провоцирующих удушающий кашель не только у курильщика (бронхит курильщика), но и у тех, кто находится рядом. Чем дольше человек курит, тем больше вероятности перестройки слизистой оболочки. Надо знать! Удушающий кашель у ребенка может быть вызван рядом заболеваний, которые тяжело поддаются диагностике. К таким причисляют пневмонию, трахеит, туберкулез и коклюш. Пострадать от них способен даже грудничок. Поэтому при первых признаках удушья, сильного сухого кашля необходимо посетить врача, настоять на тщательной диагностике.
 В дополнение с кашлемЧтобы эффективно бороться и быстро избавиться от удушающего кашля, необходимо обратиться в больницу. Но врачу потребуются дополнительные сведения о клинической картине, сопровождающей приступ. Проведя анализ, отслеживая провокаторы появления патологии лечить пациента намного проще. ОпухолиОпухолевые образования, не зависимо от того какого характера (онкология или доброкачественные) крайне редко проявляются на ранних стадиях. Человек прекрасно себя чувствует до тех пор, пока новообразование не увеличилось в размерах. Злокачественные дают о себе знать после прорастания в соседние органы. Ярким признаком появления патологического характера является увеличение лимфоузлов, болезненность шеи при прикосновении. На более поздних стадиях развивается истощение, изменение вкусовых качеств потребляемых продуктов, появление крови во время спазма.
 АллергияАллергический спазм с асфиксией наблюдается при отсутствии приема антигистаминных препаратов. Облегчить состояние можно сильнодействующим лекарством, направленным на то, чтобы уменьшить проявление аллергии. Определить начало развития можно по признакам: первоначально появляется першение, чихание, которое плавно начинает переходить в кашель. Длительность перехода обусловлена, насколько регулярно человек имеет дело с провокатором.
При отсутствии лечения бронхоспазм перетекает в отек Квинке. В свою очередь отечность такого характера вызывает полную асфиксию (летальный исход). Как правило, во время аллергии не наблюдается повышение температуры, но насморк, чихание и сухой кашель без наличия мокроты – основные признаки.
 АстмаСпазм, вызванный астмой характеризуется как приступообразный. Появляется преимущественно ночью. Длительность лавирует от нескольких минут до 30 минут. Прием медикаментов поможет успокаивать кашель, одышку и удушье. Главный момент заключается в том, что предугадать начало приступа невозможно. Поэтому людям, страдающим бронхиальной астмой рекомендовано иметь при себе ингалятор. Воспаление дыхательных путейПри наличии любого воспалительного процесса в системе дыхания (ОРВИ, ОРЗ, простуда) возникновение кашля – норма. При отсутствии лечения, которое помогает убрать симптоматику, очистить бронхи и восстановить работу систем и органов возможно появление спазм с удушьем. Наиболее вероятное состояние у младенцев. Дети в таком возрасте не способны самостоятельно отхаркнуть, высморкаться. За счет стекания слизи по носовым проходам в ночное время происходит закупорка проходов дыхательной системы, малыш начинает задыхаться.
 Первая помощь при удушающем кашлеДикий затяжной кашель с рвотой и удушьем требует немедленных действий со стороны родственников больного. Ключом благополучного разрешения проблемы станет своевременная помощь. Существует несколько формул оказания первой медицинской помощи до приезда медиков.
Кашлевой спазм с элементами удушья, возникший из-за истерики, паники, нервного напряжения снимают дыхательная гимнастика и успокоительные. Самовнушение также является способом снизить патологический процесс. В тех случаях, когда кашлевой рефлекс вызван простудными, воспалительными или инфекционными заболеваниями, стоит обратить снимание на симптоматику, определить диагноз. После чего проводить лечебную терапию. На первых парах рекомендуется воспользоваться горячими ингаляциями или вдыханием аромамасел. Удушающий кашель у взрослого: причины, методы лечения, препараты
Организм каждого человека каждый день испытывает сильные нагрузки, притом не только в физическом, но и психологическом плане. Именно эти факторы в совокупности под влиянием других пагубных условий приводят к развитию некоторых серьезных заболеваний. Зачастую эти болезни сопровождаются у взрослого удушающим кашлем, который мешает не только самому пациенту, но и его близким. Кроме того, со временем он может спровоцировать развитие других, более серьезных патологий. Краткое вступлениеВ действительности удушающий кашель у взрослого – крайне опасный симптом, происхождение которого следует выяснить прежде, чем приступить к лечению. Поверьте, не стоит заниматься самостоятельной диагностикой и, уж тем более, назначением терапии. Лучше поскорее отправьтесь к терапевту, который даст вам направление на все необходимые анализы и рентген. Ведь причин у кашля может быть громадное количество: большой стаж курения, проявления аллергии, последствия затяжной простуды или заражение вирусом. Запомните: первым делом следует разобраться именно в природе провоцирующих факторов, и только потом в тактике лечения. Причины удушающего кашля у взрослогоЕсли верить медикам, то потенциальных предпосылок к развитию столь неприятного симптома может быть множество. Например, наличие кашля может говорить о таких заболеваниях:
Что еще провоцирует появление проблемыК тому же удушливый кашель у взрослого может возникнуть на фоне длительного курения. А некоторые люди сталкиваются с этим симптомом из-за особенностей своей работы, например, на химическом производстве. Кроме всего прочего, медицине известны многие ситуации, когда приступы острого удушья у взрослого были спровоцированы попаданием в дыхательную систему инородного предмета. Он затрудняет доступ кислорода, в результате чего человек просто начинает задыхаться и сильно кашлять. Но в таком случае обойтись без посторонней помощи просто невозможно. Для эффективного устранения инородного тела без всяческих последствий необходимы некоторые навыки. Так что лучше всего не браться за спасение самостоятельно, а просто вызвать бригаду врачей. Как видите, вероятных причин удушающего кашля у взрослого очень много. И как раз поэтому первым делом следует определиться с точным диагнозом, и только потом приступить к лечению. Признаки проблемыНе менее важно следить за признаками, сопровождающими удушливый кашель. Именно эти нюансы существенно помогают в определении диагноза и, соответственно, назначении адекватной терапии. Обязательно учитывайте эти факторы. Ведь даже незначительные, на первый взгляд, детали способны значительно помочь в диагностике заболевания.
Другие особенностиНе менее важно обратить внимание на то, в какое время суток вас начинают мучить приступы.
Кроме того, среди беременных женщин нередко встречаются те, которых регулярно мучает удушающий кашель. Обычно, это явление объясняется острыми респираторными патологиями, которые могут протекать в скрытой форме. Первая помощьЕсли речь идет о приступообразном удушающем кашле у взрослого, то как бы там ни было, с присутствием дополнительных признаков либо без них, крайне важно вовремя обратиться к врачу. Ведь самолечение в такой ситуации может привести к разным последствиям. Так, кашель может перейти в хроническую форму, а если в глотку человека попал инородный предмет, то ситуация и вовсе может выйти из-под контроля, и пациент просто начнет задыхаться. Как облегчить свое состояние до приезда врачей? Возможно, вы будете удивлены, но решение довольно простое – поместите руки в горячую воду. Как ни странно, но на самом деле такая простая манипуляция позволит расширить бронхи, что облегчит кислороду доступ. Если же речь идет о попадании в горло постороннего предмета, лучше совсем ничего не предпринимать. Только специалистам под силу аккуратно извлечь объект, не спровоцировав при этом осложнений. Если же ситуация стала критической и пациент просто не в силах нормально дышать, подойдите к нему сзади и резко, но предельно аккуратно сдавите его ребра двумя руками. Рефлекторный сильный выдох позволит человеку вытолкнуть инородное тело из горла вместе с потоком воздуха. У взрослого не проходит кашель – что делатьПрежде всего вам стоит посетить врача. Осмотрев вас, специалист даст направление на соответствующие обследования. Только после определения точного диагноза врач назначит вам определенное лечение, в зависимости от симптоматики и особенностей проблемы. В целом терапия подразумевает выполнение стандартных манипуляций.
Только имейте в виду, что окончательное решение всегда остается за врачом. Медикаментозная терапия и ее особенностиЧаще всего для лечения удушающего кашля у взрослого используются такие препараты:
Эффективные препаратыАссортимент современных медикаментов, наверное, любого человека, способен вогнать в ступор. Но врачи советуют всегда выбирать препараты, проверенные годами, с доказанной эффективностью. Для лечения удушающего кашля у взрослого медики чаще всего рекомендуют несколько популярных средств.
Альтернативная медицинаПрием назначенных препаратов можно комбинировать с народными рецептами для достижения наилучшего результата.
Пару слов напоследокХорошего результата помогают добиться теплые компрессы, прогревания, массажи. Все эти процедуры по-своему эффективны и помогают избавиться от острых приступов кашля. Теперь вы знаете, как бороться с удушающим кашлем. Эффективно помочь вам в этом могут и народные способы, и прием некоторых медикаментов. Важно только одно – прежде, чем приступить к лечению, необходимо выяснить причины недуга и изучить клиническую картину в целом. Лекарства от кашля для детей дешевые: Лучшие эффективные и недорогие лекарства от кашляАналог препарата от кашля АЦЦМуколитические отхаркивающие средства принимаются с целью разжижать и выводить мокроту. Патологии дыхательной системы сопровождаются густыми слизистыми образованиями. Действие ацетилцистеина направлено на разрывание дисульфидных связей кислых мукополисахаридов, чтобы деполимеризировать мукопротеиды и уменьшить вязкость слизи, что способствует отхаркиванию и отхождению бронхиального секрета. Этот препарат имеет также антиоксидантные пневмопротекторные свойства и способствует улучшению синтеза глутатиона — внутриклеточной защиты.Выбор противокашлевого средства для взрослыхЛекарства от кашля важно осторожно сочетать — не принимать неправильно подобранные фармакологические группы, которые могут нейтрализовать действие друг друга. Муколитическое лекарство (АЦЦ) показано для лечения острых и хронических заболеваний бронхолегочной системы, когда нужно уменьшить вязкость мокроты, улучшить ее отхождение и отхаркивание. Рекомендуется осторожно принимать такие лекарства при язве желудка и двенадцатиперстной кишки в анамнезе. Лучше обратить внимание на менее агрессивные формы типа сиропа, а также аналоги отхаркивающего препарата (АЦЦ). Ацетилцистеин способен влиять на производство гистамина, что может провоцировать при длительной терапии аллергические реакции. Стоит учесть, что он разжижает слизь, а поэтому для исключения застоя мокроты противокашлевые средства нужно применять с двухчасовым интервалом. Чем заменить прием ацетилцистеина?
Современные лекарства против кашля тоже обладают муколитическим эффектом. Лучше выбрать недорогой заменитель с мягким действием. Современные сиропы с экстрактом плюща, как например «Геделикс», не только разжижают мокроту, но имеют и отхаркивающее свойство. Характерно, что курс лечения кашля у взрослого в несколько дней с мягким сиропом обойдется сравнительно дешево и с без большого количества возможных побочных эффектов. Лучше обратить внимание на менее агрессивные формы типа сиропа, а также аналоги отхаркивающего препарата (АЦЦ). Ацетилцистеин способен влиять на производство гистамина, что может провоцировать при длительной терапии аллергические реакции. Стоит учесть, что он разжижает слизь, а поэтому для исключения застоя мокроты противокашлевые средства нужно применять с двухчасовым интервалом. Чем заменить прием ацетилцистеина?
Современные лекарства против кашля тоже обладают муколитическим эффектом. Лучше выбрать недорогой заменитель с мягким действием. Современные сиропы с экстрактом плюща, как например «Геделикс», не только разжижают мокроту, но имеют и отхаркивающее свойство. Характерно, что курс лечения кашля у взрослого в несколько дней с мягким сиропом обойдется сравнительно дешево и с без большого количества возможных побочных эффектов.Чем заменить для детей прием ацетилцистеина при кашле?Популярные отхаркивающие препараты содержат активное вещество на основе экстрактов плюща. Благодаря сапонинам в листьях этого растения удается добиться отличного муколитического эффекта. Сироп «Геделикс» обладает мягким воздействием, легко дозируется мерной ложкой и благодаря натуральному составу без сахара разрешен даже диабетикам и детям. Ребенку до 4-х лет лекарство можно развести в воде, а взрослым и старшим детям нужно принимать в неразведенном виде.
Кроме этого, «Геделикс» дополнительно обладает противовоспалительным, антимикробным, фунгицидным, противовирусным эффектом. Это средство можно приобрести в аптеке без рецепта врача и начать лечение без замедления самостоятельно при первой же симптоматике. Параллельно нужно соблюдать питьевой режим и регулярно проветривать помещение.
Лекарственные средства в компании «Кревель Мойзельбах» проходят систему жесточайшего контроля качества на каждом этапе производства. У нас большая сеть партнеров от медиа-агентств до аптек и дистрибьюторов. Вы сможете быть уверены в эффективности и надежности наших препаратов. Благодаря сапонинам в листьях этого растения удается добиться отличного муколитического эффекта. Сироп «Геделикс» обладает мягким воздействием, легко дозируется мерной ложкой и благодаря натуральному составу без сахара разрешен даже диабетикам и детям. Ребенку до 4-х лет лекарство можно развести в воде, а взрослым и старшим детям нужно принимать в неразведенном виде.
Кроме этого, «Геделикс» дополнительно обладает противовоспалительным, антимикробным, фунгицидным, противовирусным эффектом. Это средство можно приобрести в аптеке без рецепта врача и начать лечение без замедления самостоятельно при первой же симптоматике. Параллельно нужно соблюдать питьевой режим и регулярно проветривать помещение.
Лекарственные средства в компании «Кревель Мойзельбах» проходят систему жесточайшего контроля качества на каждом этапе производства. У нас большая сеть партнеров от медиа-агентств до аптек и дистрибьюторов. Вы сможете быть уверены в эффективности и надежности наших препаратов.Какие таблетки от кашля для детей самые эффективные?Сегодня мы поговорим о том, какие таблетки от кашля детям можно давать и какие таблетки от кашля для детей самые эффективные. Кашель – это довольно распространенный симптом простудных и вирусных заболеваний. Это защитная реакция организма на раздражители и инфекции. Во время кашля из организма выводится мокрота с болезнетворными организмами. Сегодня есть много лекарственных средств от кашля, большинство из которых продаются без рецепта. Но подобрать подходящие в каждом конкретном случае сложно, ведь сначала нужно определиться с видом кашля. Сухой (непродуктивный) кашель сопровождается систематическими мучительными приступами, он не способствует отхождению мокроты. Возникает чаще всего на начальной стадии бронхита, ларингита, при попадании в дыхательные пути инородного тела. Влажный (продуктивный, мокрый) кашель характеризуется отхождением мокроты, которая накапливается в дыхательных путях. Если мокрота отходит плохо, рекомендуется принимать отхаркивающие препараты. Лающий кашель – признак ларингита. Сопровождается охриплостью голоса, кашель напоминает собачий лай. Спастический (судорожный, спазматический) – вызывается спазмом, который часто бывает при бронхиальной астме. Откашливание болезненное, без отхождения мокроты, в конце появляется характерный свист. Чтобы подобрать эффективные таблетки от кашля детям, нужно разобраться, какими они бывают. Основные виды таблеток от кашля:Муколитики – используются в лечении влажного кашля, разжижают вязкую густую слизь для облегчения ее отхождения. Бронхолитики – способствуют расслаблению гладкой мускулатуры, снятию спазма, что приводит к устранению кашлевого приступа. Опиоиды – угнетают кашлевой рефлекс на центральном уровне. Угнетают нервную систему и могут вызывать привыкание. Антигистаминные — назначаются в ситуациях, когда причина кашля связана с аллергией. Какие таблетки от кашля для детей самые эффективные?Таблетки от сухого кашля для детей• Стоптуссин Таблетки обладают противокашлевым, местным анестезирующим эффектом. Имеют много побочных эффектов (аллергия, головная боль). Не рекомендуется к применению детям до 12 лет. • Фалиминт Драже для рассасывания при непродуктивном кашле. Противокашлевый, антисептический, противорвотный препарат. Оказывает локальное анестезирующее действие, снимает раздражение, не пересушивает слизистую. Назначается детям с 5 лет. Не рекомендуется давать таблетки более 3-4 дней подряд. Не следует применять, если у пациента наблюдается аллергическая реакция непереносимости к одному из активных действующих веществ. Пациенты, страдающие сахарным диабетом, должны учитывать, что драже содержат сахарозу. • Коделак Противокашлевый препарат, уменьшающий возбудимость кашлевого центра и облегчающий отхаркивание мокроты. • Синекод Эффективное средство для лечения мучительного сухого кашля разного происхождения (при бронхите, трахеите). Снимает воспаление, устраняет спазм бронхов. Препарат в форме драже рекомендуется к применению детям после 6 лет. • Либексин Препарат против кашля с периферическим действием, который уменьшает чувствительность рецепторов в дыхательных путях и расширяет бронхи. Либексин используют в терапии непродуктивного кашля различного генеза, вызванного хроническим или острым бронхитом, эмфиземой легких и катаром верхних дыхательных путей. В детском возрасте назначается с осторожностью и учетом массы тела ребенка. Противопоказания: чрезмерное отхождение бронхиального секрета, период после ингаляционного наркоза, непереносимость галактозы. Осторожно использовать в терапии детей. Таблетки от влажного кашля• Амброксол Таблетки имеют ряд аналогов с таким же активным компонентом (Лазолван, Аброл, Амбробене). Помогает быстро справиться с кашлем, усилить эффективность противовоспалительных и антибактериальных препаратов. Способствует отхождению мокроты, лечит хронический и острый бронхит. Уместно использовать с 6-летнего возраста. Отрицательные стороны: аллергические реакции. • Бромгексин Бромгексин – муколитическое (разжижающее мокроту) лекарство, оказывает отхаркивающее, слабое противокашлевое действие. Таблетки принимают при заболеваниях, которые сопровождаются появлением вязкой, трудно выводимой мокроты. Назначают детям 6-10 лет. Нельзя назначать Бромгексин при аллергии на бромгексин, непереносимости других компонентов. • АЦЦ Является муколитическим (разжижающим мокроту) средством. Способствует уменьшению вязкости слизи, оказывает прямое антиоксидантное воздействие. • Мукалтин У препарата есть отхаркивающее, обволакивающее и противовоспалительное действие. Назначается с 3 лет, при этом маленьким детям измельчается в порошок, а затем смешивается с водой. В лечении мокрого продуктивного кашля, один из наиболее распространенных препаратов. Мукалтин усиливает бронхиальную секрецию и оказывает противовоспалительное действие. Побочные действия: возможна аллергическая реакция. Отрицательные стороны: противопоказан при сахарном диабете, обострении болезней желудочно-кишечного тракта. • Аброл Средство, которое применяется при кашле и простудных заболеваниях. Муколитическое средство для секретолитической терапии при острых и хронических бронхо-пульмональных заболеваниях, связанных с нарушением бронхиальной секреции и ослаблением продвижения слизи. Перед тем, как давать таблетки от кашля детям, обязательно проконсультируйтесь с врачом. Не пропустите интересные статьи:Лекарства для лечения острого и хронического бронхита, кашля у детей и взрослыхРисунок 1 — У ребенка явное воспаление бронхов Лекарства от бронхита – это медикаментозные препараты, которые назначают при воспалении дыхательных путей (бронхов). Обычно оно вызывается вирусной инфекцией (риновирусами, аденовирусами, гриппом и т.п.). Известны случаи, когда воспалительный процесс развивался при длительном воздействии пыли, курения, загрязнения воздуха. Передача вирусов происходит воздушно-капельным путем или при непосредственном контакте больного с другим человеком. Иногда воспаление бронхов может вызываться воздействием бактерий. Обычно организм человека самостоятельно справляется с вирусной формой заболевания. Лечение направлено на облегчение симптомов болезни. Однако недолеченный бронхит может привести к неприятным, а иногда и тяжелым последствиям: острая форма может перетекать в хроническое воспаление бронхов, особенно при сохранении дополнительных факторов риска, возможно развитие обструктивного поражения легких, пневмонии, астмы. Если состояние больного бронхитом не улучшается в течение 5-7 дней, следует посетить доктора для назначения приема лекарств и, в случае необходимости, проведения исследований. Основной симптом бронхита – это влажный (продуктивный) кашель, который не прекращается в течение от десяти дней до нескольких недель. С его помощью организм выводит мокроты, которые собираются на поверхности воспаленных бронхов. Также к признакам заболевания относят ощущение «заложенности» в груди, одышку, иногда учащенное дыхание и озноб (лихорадку). Важно помнить, что указанные симптомы могут свидетельствовать о развитии других заболеваний, поэтому состояние больного оценивают комплексно. Такое обследование может провести только доктор, он же назначает лечение. Виды бронхитаРазличают два вида бронхита: острый, который в обиходе называют простудой и хронический. Лекарства от острого бронхита и кашляРисунок 2 — Лекарства от бронхита
Острым бронхитом называют кратковременное воспаление бронхов. Является наиболее распространенным видом заболевания. В 90% случаев больные заболевают острой формой бронхита вирусным путем. Вызывают заболевание вирус гриппа, риновирусы, аденовирусы и некоторые другие. Редко воспалительный процесс провоцируется бактериальной инфекцией. Больных простудой мучает влажный кашель, одышка, ощущения дискомфорта в груди. Лечение вирусной формы острого бронхита носит симптоматический характер. Для облегчения состояния пациентам назначают средства, которые разжижают мокроты и способствуют ее выведению – мукалитики, бронхолитики. Из общих рекомендаций заслуживают внимания отдых, достаточное количество потребляемой жидкости. Важную роль в выздоровлении играет исключение факторов риска, прежде всего курения. Дополнительное раздражающее действие на воспаленные бронхи оказывает загрязненный воздух, пыль и т.п. Если заболевание вызвано опасными такими вирусами, как вирус гриппа, параллельно проводят специализированное противовирусное лечение. В таком случае доктор может назначить индукторы интерферона и иммуностимуляторы – например, кипферон или циклоферон. Острый бронхит, вызванный бактериальной инфекцией, требует противобактериальной терапии. Как правило, для борьбы с бактериями назначают антибиотики широкого действия. Диагностику острого бронхита проводят на основании признаков и симптомов. В случае если состояние больного после проведения противовирусной терапии не улучшается и сопровождается температурой, назначают исследование мокрот. Оно позволяет установить бактериальную форму заболевания и исключить другие заболевания со схожими симптомами, например, пневмонию. Лекарства от хронического бронхитаРисунок 3 — Лекарственные препараты Аскорил и Коделак Бронхо
Наиболее часто хроническим бронхитом заболевают те, кто злоупотребляют курением. Также на развитие болезни могут влиять условия жизни и трудовой деятельности – длительное нахождение в местах скопления дыма, пыли, токсических паров провоцирует хроническое воспаление дыхательных путей. Диагноз хронический бронхит устанавливают, если пациент страдает влажным кашлем не менее трех месяцев в году на протяжение более трех лет. Важно проводить лечение хронического бронхита, так как его развитие может привести к обструктивному поражению легких, влекущее тяжелые последствия для пациента. Лечение хронического бронхита состоит из исключения факторов риска и медикаментозной терапии, направленной на улучшение симптомов заболевания. Отмечено, что отказ от курения способствует положительному прогнозу острого бронхита. Фармакологические средства, которые назначают для лечения острого бронхита, могут включать кортикостероиды для уменьшения воспаление и отека слизистой бронхов, бронходилататоры для уменьшения бронхоспазма и антихолинергические препараты, например, тиотропия бромид. Эти лекарства от острого бронхита принимают в форме ингаляций. Мукалитики способствуют отведению мокрот, облегчая состояние больного. Антибиотики хорошо проявляют себя как лекарство от хронического бронхита у детей, в случае бактериальной этиологии заболевания. В качестве поддерживающей терапии больным назначают кислородные ингаляции для насыщения крови кислородом, содержание которого снижено при обструктивной болезни легких. Список эффективных лекарств от бронхита и кашляНиже приведен примерный список лекарств для лечения острого бронхита и его симптомов. Он носит справочный характер, при подозрении на начало заболевания самолечение недопустимо. В случае хронического бронхита и обструктивной болезни легких терапия подбирается индивидуально для каждого пациента в зависимости от анамнеза и результатов обследования.
Лучшее лекарство от бронхита
Исследованиями установлено, что бронхитом чаще всего болеют люди с ослабленным иммунитетом, подверженные значительному влиянию факторов риска. Риск заболевания уменьшается, если придерживаться сбалансированной диеты, обеспечивающей поступление в организм необходимых питательных веществ – белков, жиров, углеводов, минералов и витаминов. Их дефицит ослабляет защитные функции организма. Активный, подвижный образ жизни также повышает устойчивость к респираторным заболеваниям. Часто заболевание бронхитом вызвано вирусными инфекциями. Значительно уменьшить риск поражения вирусами помогает вакцинация. Некоторые прививки делают в детском возрасте, другие носят сезонный характер, например, вакцинация от гриппа, которая проводится накануне сезона с наибольшей заболеваемостью. Даже если привитый человек заболевает, в таком случае болезнь носит намного более легкую форму, не вызывая последствий. Отказ от курения и злоупотребления алкоголем, который подавляет действие некоторых витаминов, нарушает обмен веществ, ухудшает теплообмен, также благотворно сказывается на профилактике бронхитов и других заболеваний дыхательных путей.
93 отзыва, инструкция по применениюМукалтин — растительный препарат на основе полисахаридов, полученных из травы алтея лекарственного, применяемый только на территории постсоветских стран. Однако это не должно смущать его потенциальных потребителей: алтей имеет сложившуюся еще с давних времен репутацию многофункционального лекарственного растения, с успехом используемого далеко не только в народной, но и в официальной медицине. Коричневато серые таблетки мукалтина, обладающие довольно специфическим запахом, знакомы практически каждому еще со времен глубокого детства. Ключевое свойство алтея, в полной мере задействованное в мукалтине — отхаркивающее. Препарат посредством рефлекторной стимуляции мерцательного эпителия, выстилающего внутреннюю поверхность бронхов, активизирует его реснитчатые волоски для придания мокроте прямого вектора движения из бронхов черех верхние дыхательные пути в ротову полость. При всех достоинствах мукалтина следует понимать, что данный препарат по-настоящему эффективен при заболеваниях респираторного тракта, проявляющихся обильной продукцией вязкой, густой и трудноотделяемой мокроты и непродуктивным сухим кашлем, только в рамках комплексной терапии, а не в режиме «соло». Мукалтин призван выполнить свою узкоспециализированную задачу по облегчению эвакуации мокроты из организма (т.н. симптоматическое лечение), а для устранения самого заболевания необходим прием других лекарственных средств. Мукалтин выпускается исключительно в виде таблеток. Принимать препарат следует перед едой по 1-2 таблетки 2-3 раза в сутки. Тайские лекарства. Как лечиться в Таиланде, аналоги наших препаратовНам периодически задают вопросы читатели, касающиеся медицины и тайских препаратов, просят посоветовать какие-нибудь тайские лекарства от простуды, головной боли, таблетки от боли в животе, местные средства для лечения ссадин и ран. А недавно одна из наших читательниц как раз прислала нам список лекарств, которыми они лично пользуются в Тайланде и привозят в Россию. За годы проживания в Тае мы и сами много раз болели и лечились. Какие можно найти лекарства в ТаиландеВсе эти препараты обычно продаются в аптеках, также многое из тайских лекарств первой необходимости можно купить в 7-Eleven возле кассы. Интересная особенность — тайские лекарства стоят довольно дешево, по сравнению с аналогичными препаратами в России. Аптеки в Тайланде находятся во всех крупных торговых центрах, а также в супермаркетах Big C, Tesco Lotus и просто на улицах. Избегайте только туристических аптек, в которых продаются биодобавки и прочие «лекарства из змеи от всех болезней». Я не буду приводить полный ассортимент тайской аптеки, ограничусь лишь самыми распространенными заболеваниями. Итак, вот список проверенных нашими читателями лекарств. Перед покупкой и применением указанных препаратов проконсультируйтесь с фармацевтом в аптеке, всегда уточняйте назначение тех или иных лекарств. Наша статья носит информационный характер. Применяйте на свой страх и риск. Перед поездкой в Тайланд обязательно сделайте медицинскую страховку. Перед поездкой в Тайланд обязательно сделайте медицинскую страховку.Тайские лекарства от простуды, температуры, боли в горле и кашлеКак простудиться в Тайланде, если там круглый год жара? Да очень просто! Многих продувает кондиционерами в транспорте, в магазинах и даже в своем отеле. Как и чем лечить симптомы простуды в Таиланде: Makham Pom Cough — это лекарственное фитосредство, обладающее отхаркивающим действием. При кашле или боли в горле. Сладковатый сироп типа нашего доктора МОМа. Нам таец в аптеке советовал пить 3 раза в день по чайной ложке. Ma Waeng Kruea — сироп от кашля для детей и взрослых. Помогает при боли в горле и для отделения мокроты. Продается в 7-11 и ФэмилиМарт. На упаковке написано пить 4-6 раз в день по чайной ложке взрослым и 3 раза детям. Цена 25 бат. Paracetamol — жаропонижающее и болеутоляющее. Помогает от головной боли, прописывают также для снятия боли при травмах и операциях. Kamillosan — спрей против болей в горле и кашля. Стоит около 150 бат. Продается в аптеках. S.M. Oto — капли для ушей, помогает от ушных воспалений и отита. Мы использовали после продува под кондерами или когда уши закладывало после ныряния и потом ломило. Аналог — Archifen. Карандаш-ингалятор с мазью на основе эвкалипта против насморка. Баночка-ингалятор для горла и носа с травяным сбором на основе эвкалипта, при кашле и насморке. Nasol — капли в нос от насморка, типа нашего «для нос» или «нафтизин». Жидкий бальзам типа звездочки. Это вроде как китайский бальзам, но куплен был во Вьетнаме. Пользуюсь при головных болях, смазываю виски. Также пользуюсь, если суставы ломит. Vitamin C — витаминки для укрепления иммунитета при лечении простуды. Найдено в FamilyMart. Такая пачка 4шт стоит 8 бат. Cepasol — таблетки для рассасывания, когда болит горло, типа Стрепсилса, но считаются более эффективными. Другие тайские средства при простуде
От головной боли и мигрени
Промокоды для путешественников• Скидка 10% на страховку по промокоду Travel2021. Где применять — Sravni
• Скидка 5% на страховку по промокоду WIN21. Где применять — Cherehapa
• Бесплатно 1 год обслуживания по карте Тинькофф ALL Airlines. Годовая страховка от covid-19 и кэшбэк от 2 до 10% за отели, билеты и другие покупки. Промокод FREEYEAR Где применять — Sravni
• Скидка 5% на страховку по промокоду WIN21. Где применять — Cherehapa
• Бесплатно 1 год обслуживания по карте Тинькофф ALL Airlines. Годовая страховка от covid-19 и кэшбэк от 2 до 10% за отели, билеты и другие покупки. Промокод FREEYEAR
+ При отравлениях и расстройстве желудкаYa tat nam kau — при отравлении, абсорбирующее, типа нашего полисорба+альмагеля. Полисобр выводит токсины при отравлении, а альмагель смягчает желудок и восстанавливает в нем среду. Другие средства при желудочно-кишечных заболеваниях
Средства от укачивания в транспорте и на море
+ Тайские средства для обработки ранHydrogen peroxide — дезинфицирующее, типа нашей перекиси водорода. Betadine — заживляет и дезинфицирует раны, антисептик, йодовый раствор. Saline — физраствор для промывания ран, обработки швов. Можно также использовать, как жидкость для хранения контактных линз. На этикетке написано Sodium Chloride 09g. Pises Powder — порошок антисептический для ран и ссадин, типа нашего Банеоцина или Стрептоцида. Для Азии самое то, так как при высокой влажности ранки долго заживают, порошок сильно помогает, сушит и заживляет. Очень хорошо мне помог когда меня волна на Кароне завернула и я сильно ободрала кожу на теле. Cobratoxan — мазь согревающая на основе яда кобры, типа нашего Феналгона, при растяжениях, ушибах, болях в мышцах. Покупали во Вьетнаме. Другие средства для ран и антисептики в Тайланде
+ Что помогает от боли при месячных в ТайландеGofen — средство от головном боли, а так же хорошо помогает от боли в женские дни. + От укачивания в транспорте и на мореDIMIN — аналог драмины в Таиланде. Только стоит в 10 раз дешевле. Принимайте за полчаса до поездки, чтобы не укачивало в автобусе, в самолете или на лодке в море. Побочные эффекты — сонливость. Продается в 7-11 при входе на кассе. Цена 10 бат за пачку 2 таблетки. + РазноеOPSAR — капли для глаз, типа нашего Визина, снимает усталость и раздражение. Acne Clear Soap — мыло больше косметическое, полезно для для девочек. Против угревой сыпи, очищающее, хорошо прыщики подсушивает. Thanyaporn Herbs — от печени, это мы по совету покупали. Используется как для лечения, так и для профилактики. Но только не при серьезных проблемах с печенью, потому что это все-таки гомеопатическое средство, на основе натуральных ингредиентов. Funginox — спрей от грибка ногтей на ногах (Nail Funfus). Стоит около 200 бат. Можно купить в сетевых аптеках (Boots, Watsons). Помогает на начальной стадии при подозрении на грибок. Другие препараты
Антигистамины
Антибиотики
Отзывы о тайских лекарствах от читателейВсе эти препараты — реально хорошие средства, у всех сроки хранения по 5-7 лет, в отличии от наших, с 1-2 годами максимум. Это позволяет очень долго пользоваться в Таиланде и с собой в Россию увозить. ВыводыВот такой получился краткий, но полезный обзор тайских лекарств для самых распространенных случаев. Лучше не болейте, конечно, но если все-таки что-то случилось, то не пугайтесь. Лекарства в Таиланде есть любые и стоят в большинстве случаев дёшево. В аптеках обычно кассиры говорят по-английски, всегда смогут что-то подсказать. Если английским не владеете — язык жестов никто не отменял. Обязательно уточняйте в аптеке, когда покупаете таблетки, действительно ли они помогут от вашего недуга. Лучше 3 раза переспросить, чем выпить что-то не то. Мы не несем ответственность за последствия. Не забывайте оформлять страховку в Таиланд. Тогда вам не придется самим разбираться с лекарствами, так как после приема врача, в аптеке по рецепту выдадут все необходимые таблетки. Аптеки всегда есть в крупных госпиталях, в которые привозят по страховке. Перед поездкой возьмите с собой небольшую аптечку, положив туда те таблетки, которыми регулярно пользуетесь дома. Если у вас есть опыт лечения в Тайланде, поделитесь в комментариях, какими средствами пользовались, что помогло, что нет. Какие медикаменты всегда берете с собой в аптечке? График цен на туры в ТаиландКак мы готовимся к поездке
Лекарства для защиты от простуды и борьбы с ней: как выбрать недорогие средстваПервые холода и дождливая погода часто становятся причиной возникновения простудных заболеваний. Самым распространенным диагнозом в осенне-весенний период является ОРВИ или ОРЗ (острая респираторная вирусная инфекция или острое респираторное заболевание). Наиболее уязвимыми являются дети в период учебного года. Наиболее уязвимыми являются дети в период учебного года.Простудой называют простудные заболевания (ОРЗ и ОРВИ) — не тяжелые, но заразные инфекции верхних дыхательных путей, вызывающие воспаление слизистых оболочек. ОРЗ и ОРВИ вызываются вирусами и бактериями и передаются воздушно-капельным путем (при кашле или чихании больных людей), а также через грязные руки, разные предметы общего пользования (игрушки, дверные ручки, посуда, полотенца и пр.). Развитие симптомов при простуде становится заметным через 1-2 дня. При этом недомогание можно почувствовать только на 2-3-й день после заражения. Симптомы простудных заболеванийПроявления простуды, как правило, сводятся к следующим симптомам:
В большинстве случаев простуда отступает через неделю, хотя кашель может оставаться еще до 14 дней. Желтая или зеленая слизь, выделяемая из носовых проходов, говорит об активной борьбе иммунной системы с вирусами или бактериями. Маленькие дети более восприимчивы к инфекции и могут болеть простудными заболеваниями до семи раз в год. Для этой возрастной группы фармацевтические компании предлагают специальные лекарства от простуды, обладающие более мягким действием и облегчающие симптомы простудного заболевания у маленьких. Также в группе риска находятся воспитатели и учителя детских дошкольных и школьных учебных заведений. К простудным заболеваниям предрасположены люди, страдающие от разных форм иммунодефицита, пожилые люди. Как бороться c простудными заболеваниями?Лечение простуды может затянуться, даже если принимать лекарства, при несоблюдении простых правил санитарной гигиены. Нужно чаще мыть руки с мылом, особенно после высмаркивания, прикрывать рот во время кашля и чихания.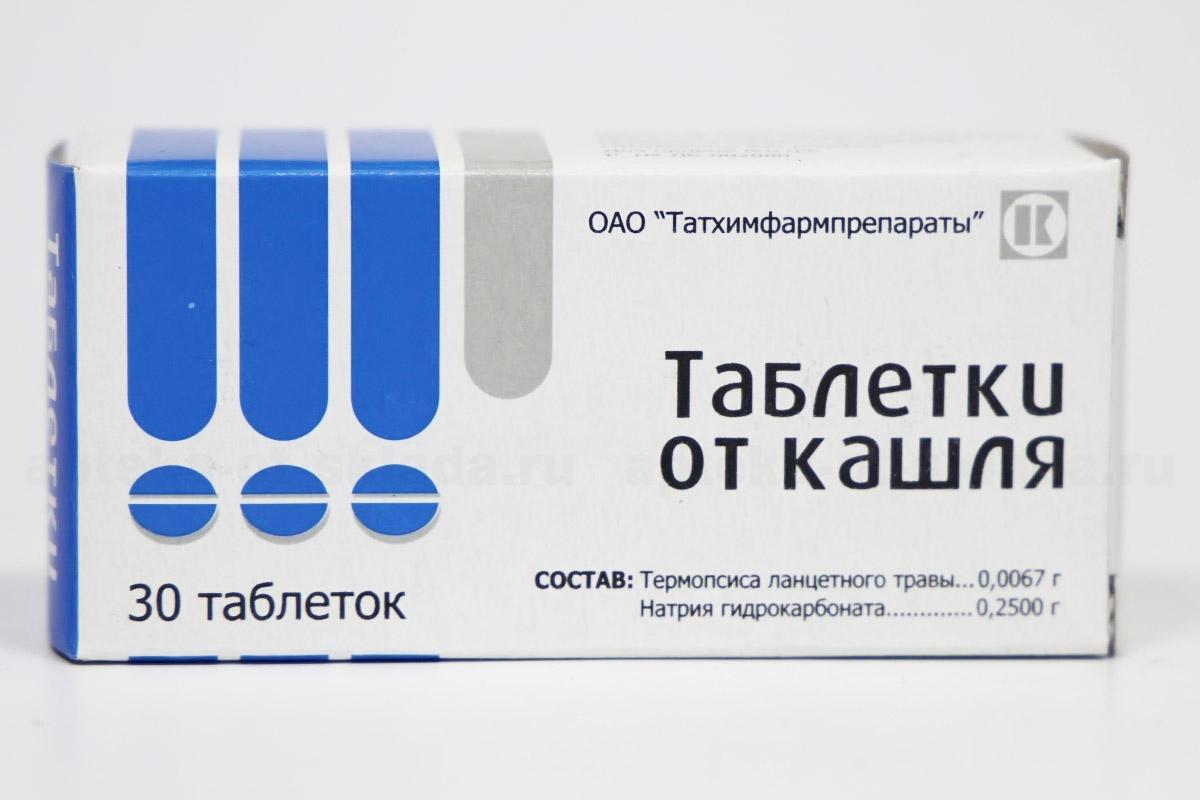 Также для высмаркивания лучше пользоваться одноразовыми платками, использовать индивидуальную посуду и столовые приборы. Обязательно нужно проветрить комнату и провести влажную уборку помещения. На данном этапе можно использовать в качестве вспомогательного препарата спрей Масло Дыши®. Это средство изготовлено на основе натуральных компонентов и обладает дезинфицирующими свойствами. Рекомендуется сделать 1-2 вспрыска в комнате или на шторы. Эффективным в борьбе с вирусами будет также Масло Дыши®, которое можно использовать для предупреждения заражения остальных членов семьи. Также для высмаркивания лучше пользоваться одноразовыми платками, использовать индивидуальную посуду и столовые приборы. Обязательно нужно проветрить комнату и провести влажную уборку помещения. На данном этапе можно использовать в качестве вспомогательного препарата спрей Масло Дыши®. Это средство изготовлено на основе натуральных компонентов и обладает дезинфицирующими свойствами. Рекомендуется сделать 1-2 вспрыска в комнате или на шторы. Эффективным в борьбе с вирусами будет также Масло Дыши®, которое можно использовать для предупреждения заражения остальных членов семьи.
Больному рекомендуется больше отдыхать и потреблять много жидкости. Облегчить симптомы простудного заболевания и приблизить выздоровление можно недорогими препаратами серии Дыши® в комплексе с медикаментами.
Болеутоляющее и противовоспалительное средство (ибупрофен, парацетамол) поможет снять ломоту в теле и снизить температуру. При этом нужно помнить, что при температуре ниже 38 °C жаропонижающие лекарства лучше не принимать, чтобы запустить работу защитных механизмов организма. От кашля в том числе поможет согревающий гель Дыши®, который оказывает противовоспалительное и обезболивающее действие, обладает противовирусными и антибактериальными свойствами. Эффективное средство в виде детского геля серии Дыши® улучшает кровообращение в области легких и горла (при растирании стоп и грудной клетки), поэтому будет полезно при кашле и для улучшения состояния носоглотки. Лекарство от кашля в виде сиропа или таблеток рекомендуется принимать только по назначению врача. Препараты от насморка помогут устранить заложенность носа. Пластырь-ингалятор Дыши® на основе натуральных эфирных масел предназначен для облегчения дыхания во время насморка. Такой способ ингаляции не только эффективен, но и очень удобен. Благодаря бесконтактному способу применения препарат не раздражает слизистую носа. Эфирные масла, используемые в пластыре, оказывают противовирусное, антибактериальное и противовоспалительное действие. Устранить заложенность носа можно также лекарством сосудосуживающего действия. Но применять такие капли в нос нужно очень аккуратно. Только по назначению врача, не дольше 2-3 дней, поскольку они вызывают привыкание. Устранить заложенность носа можно также лекарством сосудосуживающего действия. Но применять такие капли в нос нужно очень аккуратно. Только по назначению врача, не дольше 2-3 дней, поскольку они вызывают привыкание.От боли в горле подойдут различные дезинфицирующие лекарства, полоскания травяными настоями. Пастилки Дыши® помогут справиться с дискомфортом в горле, помогут выведению мокроты и быстрому восстановлению слизистой горла после кашля. Этот препарат можно принимать как взрослым, так и детям с 14 лет. Пастилки изготовлены из натуральных компонентов, имеют приятный вкус. Обращаем внимание, что при выборе средств для лечения простуды следует проконсультироваться с лечащим врачом. Особенно это касается выбора лекарств для малышей. Самолечение может быть опасно для здоровья. Профилактика простуды
Чтобы не подхватить простуду, следует соблюдать элементарные правила гигиены, укреплять иммунитет, избегать контакта с заболевшим, одеваться по погоде. НЕ ЯВЛЯЕТСЯ РЕКЛАМОЙ. МАТЕРИАЛ ПОДГОТОВЛЕН ПРИ УЧАСТИИ ЭКСПЕРТОВ. Поделитесь статьей: Распространенные кодеиносодержащие лекарственные препараты. СправкаВ настоящее время кодеиносодержащие лекарственные препараты входят в перечень лекарственных средств, отпускаемых без рецепта врача, утвержденный приказом Министерства здравоохранения и социального развития Российской Федерации от 13 сентября 2005 года № 578. Недорогие лекарства с содержанием кодеина приобретают наркозависимые люди для изготовления и сбыта дезоморфина (тяжелый наркотик, который вызывает сильнейшую зависимость и обладает высокой токсичностью). Комбинированные анальгетики «Пенталгин-Н». Одна таблетка содержит 8 мг кодеина (основания). Назначается при умеренно выраженном болевом синдроме: боль зубная и головная, миалгия, артралгия, радикулит, невралгия, и др.; лихорадочных состояниях, простудных и других заболеваниях, сопровождающихся болью и воспалительными явлениями. Может вызывать побочные действия: со стороны нервной системы и органов чувств — головокружение, сонливость; со стороны сердечно-сосудистой системы и крови — нарушение кроветворения; со стороны органов желудочно-кишечного тракта (ЖКТ) — тошноту, рвоту, запор, эрозивно-язвенные поражения ЖКТ, аллергические реакции — кожную сыпь, зуд, крапивницу. При длительном применении ‑ нарушение функции почек. При передозировке наблюдаются тошнота, рвота, боль в желудке, тахикардия, аритмия, угнетение дыхания. Солпадеин В одной таблетке содержится 8 мг кодеина (в форме кодеина фосфата полугидрата). Лекарство применяется при болевом синдроме (головная боль, ревматическая боль, зубная боль, мигрень, меналгия (менструальные боли), невралгия, люмбаго (острая боль в пояснице), травматическая боль, боль при растяжениях), при синусите (воспаление околоносовых пазух), лихорадке (резкое повышение температуры тела), простудных заболеваниях и гриппе. При приеме лекарства возможны побочные действия: тошнота, рвота, головокружение, бессонница, нервное возбуждение, запоры, аллергические реакции (кожные высыпания). При передозировке препарата возможны осложнения у больных с нецирротическим поражением печени. Симптомы — бледность, тошнота, рвота, анорексия, боль в животе, признаки циркуляторной и респираторной депрессии, тремор (дрожание), нервозность, раздражительность. Нурофен Плюс В одной таблетке содержится 10 мг кодеина (в форме кодеина фосфата гемигидрата). Препарат применяется при головных и зубных болях; мигренях; болезненных менструациях; невралгиях; болях в спине, мышечных и ревматических болях; лихорадочном состоянии при гриппе и простудных заболеваниях. В случае длительного применения препарата возможно появление тошноты, рвоты, изжоги, анорексии, ощущения дискомфорта в эпигастрии (часть брюшной полости пониже грудной кости), диареи, метеоризме (избыточное скопление газов в кишечнике), нарушение функции печени, абдоминальные боли (боли в животе), обострение язвенной болезни желудка, головной боли, головокружения, снижения слуха, шума в ушах, бессонницы, возбуждения, сонливости, депрессии, сердечной недостаточности, повышения артериального давления, тахикардия, отечного синдрома, нарушения функции почек, нарушения кроветворения, кожной сыпи, зуда, крапивницы, отека Квинке, бронхоспазма, угнетения дыхания, подавления кашлевого рефлекса, усиления потоотделения. При передозировки препарата возникает боль в животе, тошнота, рвота, заторможенность, сонливость, депрессия, головная боль, шум в ушах, метаболический ацидоз (наиболее тяжелая форма нарушения кислотно-щелочного равновесия в организме), кома, острая почечная недостаточность, снижение артериального давления, брадикардия (очень низкий сердечный ритм), тахикардия, фибрилляция предсердий, остановка дыхания. «Каффетин» Одна таблетка содержит 10 мг фосфат сесквигидрат кодеина. Показаниями к применению являются головная боль, зубная боль, мигрень, невралгия, ишиалгия, миалгия, дисменорея, простуда, грипп, послеоперационные и посттравматические состояния. Может вызвать побочные действия: тошноту, боль в эпигастральной области, повышенную возбудимость (особенно у детей), нарушение кроветворения, аллергические реакции (кожная сыпь, зуд, крапивница, отек Квинке). «Седальгин-Нео» Одна таблетка содержит 10 мг кодеина фосфата. Назначается при невралгии, неврите, мигрени, болевом синдроме (боль головная, зубная, ревматическая, фантомная, послеожоговая, травматическая, послеоперационная), простудных заболеваниях, сопровождающихся болевым синдромом и гипертермией; дисменорее (расстройстве менструаций). Длительный прием препарата может вызвать нарушение функции почек и печени, а также приступы бронхиальной астмы. При внезапном прекращении приема препарата могут появиться симптомы отмены, в данном случае преобладает головная боль. При длительном приеме больших доз может появиться устойчивость к некоторым эффектам препарата. Противокашлевые таблетки «Коделак» Одна таблетка содержит кодеина 8 мг. Назначается при кашле различной этиологии. Побочные действия препарата со стороны нервной системы и органов чувств — головная боль, сонливость; со стороны органов ЖКТ — тошнота, рвота, запор. Терпинкод В одной таблетке препарата содержится 8 мг кодеина. Применяется при кашле. Может оказывать побочные действия: тошноту, рвоту, запор, головную боль, сонливость. Кодтерпин В одной таблетке содержится 15 мг кодеина. Применяется при кашле. Может оказывать побочные действия: запоры, физическая зависимость при длительном применении. Следует ли лечить ребенка от простуды, кашля или лихорадки безрецептурными лекарствами?Я проглотил так много доз лекарств от простуды, отпускаемых без рецепта, когда я был ребенком. «Лекарство от кашля» было средством моей мамы от простуды. При первом кашле или чихании она вытаскивала бутылки с верхней кухонной полки и осторожно выливала вязкую жидкость на ложку, которую осторожно направляла в мой открытый рот. К тому времени, когда я был подростком, я самостоятельно наливал и принимал лекарство от простуды. То, что я не понимал до тех пор, пока не родился мой первый ребенок, было беспомощным, отчаянным чувством, которое испытывают родители, когда их ребенок болеет. Когда он заболел, я впрыснула ему в крошечный рот множество доз парацетамола, ибупрофена и противоотечного средства. Мой старший сын учился в начальной школе, когда Американская академия педиатрии и FDA забили тревогу. Безрецептурные препараты отправляли детей в больницу; некоторые дети даже умерли в результате побочных эффектов или непреднамеренной передозировки.В 2008 году FDA выпустило рекомендацию по общественному здравоохранению, в которой родителям было рекомендовано не давать безрецептурные лекарства от простуды детям в возрасте до двух лет из-за возможности «серьезных и опасных для жизни побочных эффектов». В 2014 году агентство пересмотрело свою рекомендацию, заявив, что безрецептурные лекарства от кашля и простуды не следует давать детям в возрасте до четырех лет. «Родители явно просто пытаются помочь своим детям, но они получают плохую информацию от маркетинга и других источников, в том числе, иногда, от наших родителей», — говорит Кристин Бенчик-Будро, врач-педиатр Детской больницы Висконсина. Вот что говорят научные данные о том, как лучше всего лечить кашель, простуду и лихорадку у детей: Большинству лихорадок не нужны лекарства, им нужен комфортВопреки распространенному мнению, лихорадка не может вызвать повреждение головного мозга, и лихорадка не будет продолжать бесконтрольно подниматься, если не будут введены лекарства для снижения температуры.Повышенная температура — это просто признак того, что организм борется с инфекцией. «Высокая температура — это не плохо», — говорит Дженнифер Шу, доктор медицинских наук, FAAP, соавтор книги Отправляясь домой со своим новорожденным . Очень редко у некоторых детей возникают судороги или фебрильные судороги при высокой температуре. Лихорадочные припадки могут выглядеть пугающе, но они не опасны. Большинство из них длятся всего несколько минут и не вызывают долговременных проблем со здоровьем. Если вашему лихорадочному ребенку больше двух месяцев, попробуйте обмыть его теплой губкой вместо того, чтобы брать лекарства. По словам доктора Шу, прохладная вода «позволит частично испариться с их кожи, чтобы они почувствовали себя лучше». Налейте и ребенку холодный напиток; потягивание прохладного напитка поможет предотвратить обезвоживание, из-за которого дети могут чувствовать себя плохо. Если эти меры не помогли вашему ребенку почувствовать себя лучше, дайте ему лекарство, отпускаемое без рецепта, например, Тайленол (ацетаминофен) или Адвил (ибупрофен).Ваш фармацевт или поставщик медицинских услуг может помочь вам определить правильную дозу в зависимости от веса вашего ребенка. Повышенная температура у ребенка младше двух месяцев является неотложной медицинской помощью — не потому, что сама по себе лихорадка вредна, а потому, что она указывает на потенциальную инфекцию и у маленьких детей незрелая иммунная система.Итак, если у вашего новорожденного ребенка ректальная температура 100,4 или выше, немедленно сообщите об этом своему врачу. «Сильные бактериальные инфекции у новорожденных встречаются редко, но если бы ребенок родился, это могло быть очень серьезно», — объясняет доктор Шу. «Вы хотите разобраться в этом и выяснить причину лихорадки». К тому времени, когда ребенку исполнится три месяца, вы, вероятно, сможете лечить его лихорадку дома. Однако доктор Шу призывает родителей проявлять осторожность и вызывать своего педиатра, если ребенку меньше шести месяцев. «Ребенок, который выглядит как миллион долларов и имеет высокую температуру, вызывает меньше беспокойства, чем ребенок, который выглядит действительно больным и имеет нормальную температуру», — говорит доктор Шу. «Не нужно лечить лихорадку, если ребенку не кажется, что он действительно испытывает дискомфорт». Лекарства от простуды не помогают — и могут повредить — детямБыстрая прогулка по проходу от простуды и гриппа в местной аптеке проясняет одну вещь: безрецептурные лекарства дороги.Менее очевиден самый важный факт: те же самые лекарства скорее навредят вашему ребенку, чем помогут ему. «Исследования так однозначно говорят об этом: ни одно из этих лекарств от кашля и простуды не приносит пользы. Они не улучшают симптомы. Они не уменьшают продолжительность болезни, — говорит доктор Бенчик-Будро. «Зачем давать ребенку то, что абсолютно ничего не делает?» На самом деле, лекарства от кашля и простуды, продаваемые семьям, никогда не тестировались на детях. «Теперь мы знаем, что побочные эффекты этих лекарств не стоят никакой потенциальной пользы», — говорит д-р Шу. Более безопасные и эффективные методы лечения включают отдых, прием жидкости и воздействие пара через увлажнитель или душ. Вы можете использовать шприц с грушей, чтобы уменьшить заложенность носа у младенца. Детям старшего возраста можно использовать назальный спрей с солевым раствором. Также может помочь лечебное растирание груди. При кашле у детей старше года попробуйте мед. «Были проведены прямые исследования, в которых мед сравнивался со средствами от кашля, и мед работал так же или лучше, без побочных эффектов», — говорит доктор Шу. Никогда не давайте мед ребенку до года, так как это может привести к заболеванию, известному как детский ботулизм, в результате споров бактерий в меде. Если у вашего ребенка простуда или температура, избегайте фармацевтических препаратов и вместо этого сосредоточьтесь на проверенных и недорогих домашних средствах. Врач призывает родителей избегать лекарств от кашля, отпускаемых без рецепта для детейВрач из Саутгемптона призвал родителей избегать использования безрецептурных сиропов от кашля и лекарств для лечения кашля и простуды у детей — в пользу «старомодного» меда и лимона. Доктор Оливер Бевингтон, старший врач-педиатр Детской больницы Саутгемптона, предупредил, что они часто содержат ингредиенты, которые могут иметь «побочные эффекты или быть токсичными» при употреблении в больших дозах. Он также сказал, что многие из них включали парацетамол, который может привести к «непреднамеренной передозировке» родителями своих детей, что нет «абсолютно никаких доказательств» эффективности лекарств от кашля, и предупредил, что они могут «на самом деле принести больше вреда, чем пользы». «Сейчас мы приближаемся к нашему самому загруженному времени года, когда больницы и врачи общей практики будут принимать сотни детей с респираторными симптомами, включая кашель, простуду и температуру», — пояснил он. «Большинство случаев кашля и простуды у детей вызваны вирусной инфекцией, которая вылечится без антибиотиков и после отдыха, жидкости и, возможно, парацетамола и / или ибупрофена, хотя многие родители опасаются, что постоянные симптомы могут быть вредными и требовать сиропов от кашля.” Д-р Бевингтон, который также является председателем комитета стажеров Королевского колледжа педиатрии и детского здоровья, сказал, что, несмотря на широкую доступность безрецептурных сиропов и лекарств от кашля, было «много противоречивых советов» относительно их использования, которые родители «По понятным причинам смущает». «Многие лекарства от кашля и простуды содержат активные ингредиенты, такие как назальные деконгестанты, антигистаминные препараты и« средства от кашля », которые в больших дозах могут иметь побочные эффекты или быть токсичными при употреблении в больших количествах, особенно для детей младше 6 лет, которые гораздо более восприимчивы », — сказал он. «Они также могут содержать парацетамол, и родители могут непреднамеренно передозировать своего ребенка лекарством от кашля и парацетамолом, в то время как, как и с любым лекарством, остается риск того, что любой из ингредиентов может вызвать аллергическую реакцию или другие нежелательные побочные эффекты». Он добавил: «Суть в том, что нет абсолютно никаких доказательств того, что лекарства от кашля работают, так как было очень мало исследований относительно их использования, и потенциально они могут принести детям больше вреда, чем пользы. «Мой совет родителям — придерживаться старомодного меда и лимона, отдыхать, принимать много жидкости и парацетамол и / или ибупрофен в соответствии с инструкциями на упаковке, и, если симптомы сохраняются в течение нескольких дней или есть другие тревожные признаки, проконсультируйтесь. терапевт или фармацевт ». Опубликовано в пятницу, 1 декабря 2017 г. Что нужно знать о лекарствах от кашля и простуды для детейКогда ребенок болеет простудой, родители заботятся о том, чтобы ему было комфортно.Хотя простуда обычно не является серьезной медицинской проблемой, она очень тяжело сказывается на детях и их семьях: бессонные ночи и жалкие плаксивые дети усложняют семейную жизнь всем. Ваш ребенок болеет простудой или гриппом? Иногда бывает трудно отличить. Узнайте больше здесь. Понятно, что родители ищут облегчения в это тяжелое время, особенно если вы понимаете, что маленькие дети обычно болеют от шести до восьми простуд в год. Это означает, что если каждому ребенку требуется около двух недель, чтобы переболеть простудой, и простуда распространяется на других членов семьи, и каждому из , требуется около двух недель, чтобы преодолеть это, вы смотрите на кого-то в ваша семья почти половину времени страдает от кашля или простуды. Не знаю, как вы, но от одной мысли об этом меня раздражает. Итак, как я уже сказал, естественно искать способ облегчить симптомы, когда ваши дети простужаются. И если вы похожи на меня, этот квест приведет вас прямо к полкам ближайшей аптеки в поисках чуда. Что такое лекарства от кашля и простуды?Это группа лекарств, отпускаемых без рецепта, которые можно найти на полках вашей местной аптеки или продуктового магазина, а также в дисконтных магазинах и магазинах повседневного спроса. Они направлены на облегчение симптомов болезни, помогая при заложенности носа, высушивая насморк, подавляя кашель и помогая уснуть. Некоторые из распространенных торговых марок включают:
Когда мне следует давать ребенку лекарство от кашля или простуды?Педиатры давно обеспокоены использованием лекарств от кашля и простуды у маленьких детей.Когда педиатры исследовали действие этих лекарств на детей, они неоднократно обнаруживали, что они неэффективны и, что еще более тревожно, часто небезопасны. Простуда обычно проходит сама по себе примерно через две недели (иногда немного дольше). Не было доказано, что лекарства от кашля и простуды, продаваемые без рецепта, сокращают продолжительность болезни. Кроме того, за последние 40 лет более 100 детей умерли после употребления этих продуктов.Ежегодно возникают тысячи обращений в отделения неотложной помощи и звонков в токсикологические центры из-за проблем, связанных с использованием этих лекарств у детей. В 2007 году Управление по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) выступило с решительным заявлением против использования этих продуктов. FDA рекомендовало вообще не использовать лекарства от кашля и простуды у детей младше 2 лет. Хотя FDA специально не запрещало использование этих лекарств у детей в возрасте от 2 до 6 лет, многие педиатры твердо убеждены, что они не должны применяться у детей младше 6 лет. Другими словами, лечение маленьких детей лекарствами от кашля и простуды не приносит большой пользы, но может принести много вреда. Что можно сделать для лечения кашля и простуды без лекарствРодители могут облегчить симптомы простуды несколькими способами, не давая лекарств от кашля и простуды:
Если у вашего ребенка жар и он чувствует себя очень некомфортно, лечите его жаропонижающим лекарством. Узнайте больше о том, как лечить жар, здесь. Убедитесь, что вы правильно назначаете лекарства от кашля и простудыДля детей младше 2 лет проконсультируйтесь с врачом, прежде чем давать какие-либо лекарства от простуды и кашля, отпускаемые без рецепта. Для детей старшего возраста, если вы решите давать им лекарство, убедитесь, что вы понимаете, что вы даете и как давать правильную дозировку. Многие побочные эффекты, связанные с этими лекарствами, возникают из-за неправильного использования лицом, осуществляющего уход, или неправильного понимания указаний. Убедитесь, что вы знаете, как использовать продукт в соответствии с инструкциями на упаковке. Все безрецептурные лекарства должны иметь следующую маркировку: Посмотрите на активные ингредиенты. Активные ингредиенты являются частью лекарства, ответственной за его действие. Никогда не давайте два лекарства с одинаковыми активными ингредиентами без предварительной консультации с врачом или фармацевтом. Ознакомьтесь с утвержденными областями применения продукта. В этом разделе описаны симптомы и состояния здоровья, для лечения или предотвращения которых был утвержден данный продукт.Используйте лекарство только в том случае, если симптомы вашего ребенка соответствуют одобренному использованию продукта. Обратите внимание на предупреждения. Эти предупреждения помогут вам решить, можно ли безопасно вводить это лекарство своему ребенку. Он будет включать такую информацию, как:
Прочие важные рекомендации
Риск употребления опиоидов в детских лекарствах от кашля перевешивает пользу лекарства перевешивают пользу.«У нас болезнь с очень низким профилем риска, но мы ищем лекарство, которое имеет риск смерти», — сказала доктор Кристи Турер, доцент педиатрии, клинических наук и медицины в Университете Юго-Западный Техас.«Мне это кажется очень непропорциональным». Рекомендация консультативного комитета FDA была частью постоянных усилий агентства по рассмотрению вопроса о том, следует ли и как следует использовать опиаты и опиоиды в медицине для детей, вопрос, который был предметом слушаний и предупреждений в течение десятилетия. В понедельник была созвана панель для рассмотрения вопроса о том, перевешивают ли преимущества детей, принимающих лекарства от кашля, содержащие кодеин или гидрокодон, риски, уделяя особое внимание детям в двух возрастных группах: от 6 до 12 лет, которым FDA уже не рекомендует использовать кодеин от кашля и от 12 до 18. объявление В связи с повышенным вниманием общественности к злоупотреблению опиоидами, отпускаемым по рецепту, встреча была также расценена как попытка по-новому взглянуть на проблему лекарств от кашля, принимая во внимание широкие последствия для общественного здравоохранения мира с большим количеством опиоидов. Но профессор Гарвардского университета, выступавший на собрании, задался вопросом, было ли сосредоточение внимания на возрастных ограничениях наиболее эффективным способом остановить насилие. объявление «Мне не ясно, что изменение возраста окажет наибольшее влияние на это, потому что большая часть злоупотреблений, которые мы наблюдаем у подростков, на самом деле происходит из-за отвлечения внимания, а не обязательно из-за того, что дети злоупотребляют лекарствами, прописанными им. их, — сказал д-р.Шэрон Леви, доцент педиатрии Гарвардской медицинской школы и директор программы подростковой токсикомании в Бостонской детской больнице. Врачи в комитете в основном выражали озабоченность не тем, что дети станут зависимыми от кодеина или гидрокодона в прописанных им лекарствах от кашля, а скорее, что мало доказательств того, что лекарства работают для лечения кашля у детей, и есть много доказательств того, что у них могут быть серьезные заболевания. побочные эффекты. Организм превращает кодеин в морфин, но с непредсказуемой скоростью, поэтому безопасная доза для одного ребенка может быть смертельной для другого. «Меня… никогда не учили, что морфин является подходящим средством от кашля», — сказала доктор Келли Уэйд, неонатолог из Детской больницы Филадельфии. Она добавила: «Это действительно историческое и устаревшее лекарство от кашля». Действительно, один член комитета сравнил вопрос дня с вопросом «Миссис. Успокаивающий сироп Уинслоу », лекарство от кашля 19-го века, высмеянное как« детоубийца »в публикации Американской медицинской ассоциации 1911 года« Ноздри и шарлатанство ». Активным ингредиентом сиропа был морфин. FDA уже предупреждало в августе, что сироп от кашля, содержащий кодеин, не следует давать детям младше 12 лет. Если агентство будет действовать в соответствии с этим консультативным комитетом, оно может рассмотреть возможность расширения предупреждения для детей до 18 лет. Августовское предупреждение появилось после другого заседания консультативного комитета FDA в декабре 2015 года. После того, как комитет обсудил безопасность кодеина для детей, большинство проголосовало за рекомендацию не использовать кодеин для лечения кашля у детей младше 18 лет. Но агентство решило не последовать совету комитета, ограничив свое предупреждение только детьми младше 12 лет. Несколько участников встречи в понедельник спросили, почему. «Это было трудное решение», — сказала доктор Салли Сеймур, заместитель директора по безопасности отделения легочной, аллергической и ревматологической продукции Центра оценки и исследований лекарственных средств FDA, которая участвовала во встрече 2015 года. «В конце концов, мы пришли к решению, прежде всего, на основании данных и о том, где были случаи угнетения дыхания и смерти, и в основном они были у детей младше 12 лет.” Эти данные поступают из системы сообщений о нежелательных явлениях FDA. В период с января 1969 года по май 2015 года было зарегистрировано 64 случая угнетения дыхания, которое представляет собой невероятно медленное дыхание, приводящее к накоплению углекислого газа в легких. По данным агентства, 24 из этих случаев привели к смерти людей моложе 18 лет. Двадцать один из этих умерших детей был младше 12 лет. Сеймур также отметил, что FDA хотело убедиться, что лекарства от кашля, содержащие кодеин, были доступны для детей старшего возраста, которые в них нуждаются, в то же время не допуская их к детям, которые могут подвергнуться большему риску причинения вреда. Некоторые члены комитета также подняли вопрос о безрецептурных лекарствах, содержащих кодеин, и поинтересовались, будут ли с ними обращаться так же, как с лекарствами, отпускаемыми по рецепту. «Мы действительно думаем, что, в конечном счете, какое бы решение вы ни приняли сегодня в отношении того, что вы рекомендовали бы для рецептурных продуктов, мы постараемся применить эти согласованные определения к тому, что делается с безрецептурными продуктами», — сказал Джон Александер. заместитель директора Управления по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) по вопросам педиатрического и материнского здоровья в Управлении оценки лекарственных средств Центра оценки и исследований лекарственных средств. Новый закон Калифорнии запрещает несовершеннолетним покупать сироп от кашля (С Новым годом!)Вики (не) для детей.Это будет отрезвляющий 2012 год для калифорнийских подростков, пьющих вкусный вкус. По состоянию на 1 января, государственные несовершеннолетние могут добавить сироп от кашля — наряду с порно и сигареты — в список новинок, чтобы купить в аптеке на 18-й день рождения. И они должны поблагодарить сенатора Джо Симитиана (демократ от Пало-Альто). Политик NorCal представил SB 514 в феврале прошлого года после того, как уловил новую пугающую тенденцию среди подростков, когда скучающие молодые хулиганы пыхтят от кашля, содержащими наркотик декстрометорфан или ДХМ, чтобы получить наркотик. Вот что сделает с политиком просмотр хоккейной тележурналистики. (Во многом в традициях истории о «подростках, напившихся тампонов, пропитанных водкой».) San Francisco Chronicle исследует: [DXM] содержится в популярных лекарствах, таких как Робитуссин-DM, Муцинекс-DM, Дельсим, Корицидин и Найквил. Калифорния — первый штат, принявший такой закон. DXM теперь присоединяется к сальвии, закиси азота, толуолу и аэрозольной краске в списке химикатов, недоступных для несовершеннолетних. Хотя технически «нет данных о распространенности лиц младше 18 лет, покупающих безрецептурные продукты, содержащие декстрометорфан», — пишет сенатор Симитиан в комментариях к законопроекту: «Употребление слишком большого количества лекарства от простуды может быть столь же опасным, как и употребление слишком большого количества алкоголя. И это дешево, легко и законно для детей.Калифорнийская система борьбы с отравлениями сообщает, что за последние десять лет количество звонков о злоупотреблении декстрометорфаном увеличилось более чем на 850 процентов. По крайней мере, новое законодательство может немного обуздать самоубийственное население Калифорнии (см. Видео ниже). Или начните новую пугающую молодежную тенденцию похлопывания по плечу сиропа от кашля.
[@simone_electra / [email protected] / @LAWeeklyNews] 5 обзоров лучших лекарств от кашля (обновлено в 2021 году)Быстрый праймер по средствам от кашля
Хотя медицина — довольно глубокая тема, даже непрофессионал определенно должен знать, на что он смотрит, когда дело касается обычных, отпускаемых без рецепта лекарств. Это не , а комплекс , когда вы к нему приступаете, но помните, что мы не врачи, и если у вас серьезные симптомы, вам захочется поговорить с кем-то, у кого за плечами какое-то медицинское образование. Как правило, простуда и другие легкие заболевания проявляются следующими симптомами:
Хотя другие могут встречаться, они немного выходят за рамки обычного лекарства от кашля. Когда вы пытаетесь выбрать лекарство, которое подойдет вашим симптомам, лучше всего найти различные активные ингредиенты, чтобы убедиться, что вы знаете, что произойдет. ДекстрометорфанДекстрометорфан, вероятно, является наиболее распространенным средством от кашля, используемым в наши дни. Вы быстро обнаружите, что он быстро и легко справляется с кашлем, но вы определенно захотите снизить дозировку: слишком много может привести к очень тяжелому состоянию. Многие люди находят, что сиропы от кашля декстрометорфана легко справляются с кашлем, особенно когда это единственный ингредиент, содержащийся в лекарстве, без особых побочных эффектов, если не превышена рекомендуемая дозировка. Однако никаких других симптомов он не облегчит. Помимо следующих буквальных рекомендаций по дозировке, побочные эффекты этого конкретного химического вещества довольно ограничены. Декстрометорфан бывает двух форм. Наиболее распространенным является гидробромидная соль или HBr, который имеет довольно короткое действие и может потребовать несколько доз в день. Менее распространенной формой является декстрометорфан полистирекс, который действует намного дольше, но не так эффективен по массе. Это происходит не потому, что химическое вещество менее эффективно, а просто потому, что эта форма тяжелее, а это значит, что в пределах того же веса лекарства значительно меньше молекул. ГуафенезинГуайфенезин — отхаркивающее средство. Его основное применение довольно простое: он сделает кашель более «продуктивным», очищая дыхательные пути. Это еще один способ сказать, что он разжижает эту неприятную мокроту, чтобы вы могли ее откашлять и очистить дыхательные пути. Одна вещь, которую вы не найдете на большинстве бутылочек с этим лекарством: вы хотите увеличить потребление воды при приеме любого лекарства, содержащего это конкретное лекарство.Это поможет сделать его более эффективным, и вы можете немного обезвожиться из-за разрыхленной мокроты, если не сделаете этого. псевдоэфедринПсевдоэфедрин — одно из лучших противоотечных средств для носа. Проблема в том, что его использование в качестве реагента в некоторых незаконных реакциях не по прямому назначению делает его довольно труднодоступным, и его все чаще заменяют менее эффективными лекарствами. Но если у вас заложен нос, то это чудо-лекарство. Многие люди, страдающие аллергией, находят это отличным средством, и если из-за простуды ваш нос настолько зажат, у вас не будет лопаться уши, тогда вы найдете это весьма полезным. Некоторые люди чувствительны к этому химическому веществу и находят его чрезвычайно имитирующим. Если это так, то лучше использовать другое соединение в качестве противозастойного средства для носа. фенилэфринФенилэфрин — менее эффективный родственник псевдоэфедрина. Поскольку его нельзя использовать в незаконном синтезе, он, как правило, легко доступен. Хотя он несколько менее эффективен, чем псевдоэфедрин, это все же жизнеспособный способ прочистить нос и лучший вариант для многих. Ацетаминофен
Это основной ингредиент тайленола, и он часто используется теми, кто страдает от болей и болей во время болезни, а также от сильного кашля. Это особенно эффективный НПВП для большинства людей и одно из наиболее часто используемых лекарств в мире. Профиль безопасности довольно хороший, если только ваша печень не пострадала. Вам необходимо не превышать 4 граммов этого химического вещества в день, поэтому, если вам нужно многократно дозировать средство от кашля, вам следует тщательно измерять его, даже если другие ингредиенты не выходят за пределы рекомендованной дозировки. Дифендирамин / ДоксиламинОба этих препарата используются как противоаллергические, так и слабые седативные средства. Не принимайте ничего, что содержит эти лекарства в течение дня, вы просто будете сонливыми и отвлечетесь. С другой стороны, ночью эти лекарства могут спасти жизнь, позволяя вам спать независимо от того, насколько тяжелы остальные симптомы. ДругоеКапли от кашля и тому подобное часто содержат химические вещества, такие как тимол или эвкалиптол, оба из которых являются эффективными средствами от кашля, но действуют за счет механического воздействия.Их неплохо использовать, но, возможно, они не так эффективны в долгосрочной перспективе, как многие другие лекарства. Хорошая новость заключается в том, что большинство лекарств не будут взаимодействовать с химическими веществами, содержащимися в каплях от кашля, а это значит, что вы можете подавить особенно сильный кашель, добавляя капли вместо того, чтобы использовать больше лекарств и, возможно, нанести вред себе. ПредупреждениеХотя мы можем порекомендовать определенные лекарства на основе того, что мы знаем о них и того, что говорят наши рецензенты, человек, за которым действительно должно быть последнее слово в этом вопросе, прост: ваш врач. Если у вас какое-либо хроническое заболевание , вам следует проконсультироваться с врачом, прежде чем принимать какие-либо лекарства, отпускаемые без рецепта. Иногда результаты могут быть довольно серьезными. Например, если вы в прошлом страдали от повреждения печени, принимать парацетамол не рекомендуется. Также нужно соблюдать осторожность при приеме лекарств. Например, многие распространенные химические антидепрессанты — это СИОЗС, которые не следует необдуманно комбинировать с декстрометорфаном, так как это может подвергнуть человека риску иногда смертельного серотонинового синдрома. Будьте осторожны при использовании лекарств. Результаты могут быть непредсказуемыми, а если у вас есть другие проблемы со здоровьем … летальным исходом. Это не означает, что вам следует игнорировать лекарства, отпускаемые без рецепта, просто посоветуйтесь с врачом. Аллергические реакцииАллергические реакции также могут возникать при приеме некоторых лекарств. Если вы не знаете, как вы реагируете на лекарство, обратите особое внимание на любой из следующих симптомов:
Любой из этих признаков может указывать на серьезную проблему и означать, что вам нужно попасть в больницу. Они также очень редки, поэтому не позволяйте себе бояться использования эффективных лекарств, чтобы чувствовать себя комфортно. ПереусердствоватьВсегда принимайте рекомендованную дозу лекарств. Некоторые из этих препаратов могут вызывать очень неприятные реакции, если вы употребляете их слишком много. Декстрометорфан, например, может привести к измененному и дискомфортному состоянию ума и серьезной интоксикации, если вы сделаете что-то глупое, например выпьете бутылку из-под него. Дифенгидрамин, с другой стороны, может вызвать бред при приеме более высоких доз. Гвайфенезин может вызывать рвоту, а псевдоэфедрин и фенилэфрин могут вызывать массу осложнений, связанных со стимуляторами. Так что придерживайтесь рекомендуемых доз. Если вы случайно столкнулись с побочными эффектами, немедленно обратитесь за медицинской помощью. Итак, как мне выбрать?Если вы все еще не уверены, задумайтесь на мгновение о своих симптомах и обратитесь к следующей таблице:
С этого момента нужно просто убедиться, что вы лечите как можно больше симптомов с помощью одного лекарства. Вы также можете чередовать дневное и ночное лечение, хорошее дневное лекарство не будет содержать высоких доз декстрометорфана и не должно содержать в себе седативных средств. Хорошая ночная медицина должна быть противоположной. ПрограммаSNAP | Отдел помощи семьеСм. Данные о COVID-19 о программах обслуживания клиентов DHHS Покупки через Интернет Держатели картEBT теперь могут совершать онлайн-покупки на Amazon, ALDI и Walmart.Amazon может принимать покупки по EBT SNAP только для утвержденных SNAP товаров, и любые дополнительные сборы (например, плата за доставку) должны быть оплачены с помощью другой формы оплаты. Walmart может принимать покупки как по EBT SNAP, так и за наличные, при этом наличные можно использовать для любых дополнительных сборов и товаров, не одобренных SNAP. Amazon, ALDI и Walmart могут предлагать рекламные акции в разное время, и может взиматься плата за доставку. Перед совершением покупок необходимо проверить веб-сайты розничных продавцов на предмет текущих предлагаемых рекламных акций. Дополнительную информацию о программе онлайн-покупок SNAP см. В пресс-релизе DHHS: NH DHHS объявляет о программе онлайн-покупок для получателей SNAP. Фермерские рынки Получите больше с вашими долларами SNAP на участвующих фермерских рынках. На каждый потраченный доллар SNAP вы получите дополнительный доллар, который можно потратить на свежие фрукты и овощи. Зайдите в киоск управления рынком и попросите «Гранитный государственный рынок»! Покупки на фермерских рынках или прилавках не только помогают фермерам вашего района, это весело! Чтобы узнать о местонахождении и получить дополнительную информацию, посетите granitestatemarketmatch.орг. Удвоение еды, баксов Еще один полезный и вкусный способ продлить действие льгот по программе SNAP — это делать покупки, на которых вы видите знак DOUBLE UP FOOD BUCKS. Вы можете получить скидку 50% на свежие фрукты и овощи, которые вы покупаете сразу же, если попросите у кассира удвоить продовольственные баксы. Затем проведите картой EBT или P-EBT и наслаждайтесь !! Посетите DoubleUpNH.org для получения дополнительной информации.
О программе SNAP Программа SNAP — это хорошее питание и здоровье.Он предоставляет лицам, имеющим на это право, льготы для покупки продуктов питания в продуктовых магазинах, на фермерских рынках и в других утвержденных розничных магазинах продуктов питания. Кто имеет право на SNAP? Не думайте, что вы не будете иметь права. Единственный способ узнать это — подать заявку. Вы можете подать заявку на сайте nheasy.nh.gov. Вы можете распечатать заявление с этого веб-сайта и отправить его по почте. Или вы можете позвонить по телефону 271-9700 или 1-800-852-3345, добавочный 9700, и они пришлют вам заявку по почте. Если у вас есть нерешенная проблема / жалоба по программе SNAP, вы можете обратиться в свой районный офис, чтобы ее решить, заполнить и отправить форму «Нерешенная жалоба на талоны на питание». Что можно купить с помощью мгновенных льгот Благодаря льготам Food SNAP вы можете покупать молоко и другие молочные продукты; мясо, рыба, птица, яйца и бобы; крупы, рис, макаронные изделия и другие зерновые продукты; любой ингредиент, используемый для выпечки или приготовления пищи; фрукты и овощи; холодные деликатесы для домашнего потребления; лед и вода для потребления человеком; детские смеси, некоторые специальные диетические или диабетические продукты, а также «натуральные» или «органические» продукты питания; и садовые семена и растения для выращивания пищи в домашних условиях. Вы не можете покупать пиво, алкоголь или вино; табачные изделия любого типа; непродовольственные товары, такие как чистящие средства, мыло и бумажные изделия; аптечные лекарства, такие как аспирин, сироп от кашля и витамины; предметы для хранения продуктов, такие как банки и морозильные контейнеры; любые «горячие» полуфабрикаты, готовые к употреблению; и продукты, не предназначенные для людей, например, корма для домашних животных. Как вы будете получать и использовать льготы по программе SNAP Ваши талоны на питание / льготы по программе SNAP переводятся один раз в месяц на ваш счет SNAP для электронного перевода пособий.Вы будете использовать дебетовую карту EBT для покупок в участвующих продуктовых магазинах. При выезде вы будете использовать тот же карточный автомат, что и все остальные клиенты. Никто не узнает, как вы платите за еду, кроме вас и кассира. Продавец в магазине обучен помочь вам, если вам понадобится помощь. Вы можете узнать больше о EBT на веб-странице EBT. Правила работы программы SNAP Специальные правила работы ABAWD Если вы не понимаете эти правила или у вас есть вопросы по ним, позвоните, напишите по электронной почте или посетите местный районный офис. Программа занятости и обучения SNAP Если вы получаете пособие по программе SNAP, у нас есть услуги, которые помогут вам найти и устроиться на работу. Узнайте больше на веб-странице SNAP E&T. Имеете ли вы право на участие в программе WIC? Если вы беременны или у вас есть маленькие дети в возрасте до 5 лет, вы можете иметь право на участие в программе питания WIC. Программа WIC предлагает питательные продукты, такие как молоко, сыр, фрукты и овощи, а также просвещение по вопросам питания и поддержку грудного вскармливания.Чтобы подать заявку, позвоните в WIC по телефону 1-800-942-4321 или посетите веб-страницу программы WIC для получения дополнительной информации. Уведомление о недискриминации по протоколу SNAP Declaración de No-Discriminación (испанский) Заявление о недискриминации Этому учреждению запрещена дискриминация по признаку расы, цвета кожи, национального происхождения, инвалидности, возраста, пола и, в некоторых случаях, религии или политических убеждений. Министерство сельского хозяйства США также запрещает дискриминацию по признаку расы, цвета кожи, национального происхождения, пола, религиозных убеждений, инвалидности, возраста, политических убеждений или репрессалий или репрессалий за предыдущую правозащитную деятельность в рамках любой программы или деятельности, проводимой или финансируемой USDA. Лица с ограниченными возможностями, которым требуются альтернативные средства связи для информации о программе (например, шрифт Брайля, крупный шрифт, аудиозапись, американский жестовый язык и т. Д.), Должны связаться с агентством (государственным или местным), в которое они подали заявление на получение пособия. Глухие, слабослышащие или речевые люди могут связаться с USDA через Федеральную службу ретрансляции по телефону (800) 877-8339. Кроме того, информация о программе может быть доступна на других языках, кроме английского. Чтобы подать жалобу на дискриминацию в рамках программы, заполните форму жалобы о дискриминации в рамках программы USDA (AD-3027), которую можно найти в Интернете на странице Как подать жалобу и в любом офисе USDA, или напишите письмо в USDA и предоставьте его в письме вся информация, запрошенная в форме.Чтобы запросить копию формы жалобы, позвоните по телефону (866) 632-9992. Отправьте заполненную форму или письмо в USDA по:
Для получения любой другой информации, касающейся вопросов Программы дополнительной помощи в питании (SNAP), люди должны либо позвонить по номеру горячей линии USDA SNAP (800) 221-5689, которая также на испанском языке, либо найти их в Интернете на сайте www.fns.usda.gov/contact-us. Чтобы подать жалобу на дискриминацию в отношении программы, получающей федеральную финансовую помощь через Министерство здравоохранения и социальных служб США (HHS), напишите: Директор HHS, Управление по гражданским правам, комната 515-F, 200 Independence Avenue, SW, Вашингтон, DC 20201 или позвоните по телефону (202) 619-0403 (голосовой) или (800) 537-7697 (TTY). Это учреждение предоставляет равные возможности. Вы также можете написать: Омбудсмен, NH DHHS, 129 Pleasant St., Concord, NH 03301-3857, или по телефону (603) 271-6941 или 1-800-852-3345 доб. 6941. Доступ TDD: реле NH 1-800-735-2964 или 711. Формат Adobe Acrobat Reader. Вы можете загрузить бесплатную программу чтения с сайта Adobe. .Через нос в ухо вода попала в ухо: что делать если заложило и болит, отит при промывке – При промывании носа вода попала в ухо и заболело: что делатьПри промывании носа вода попала в ухо и заболело: что делатьПолости среднего уха и носа связываются между собой через евстахиеву трубу. ЛОР врачи часто назначают промывания носа солевыми растворами для очищения полости, но при неправильном проведении процедуры, раствор может проникнуть внутрь. Это может привести к разнообразным последствиям, начиная от простой заложенности, заканчивая воспалительным процессом.  Процедура промывания может создать неприятные ощущения. Содержание статьи Причины дискомфорта
ОшибкиНегативное влияние на состояние здоровья может быть связано с рядом ошибок:
Проявление
Симптомами того, что после проведения процедуры раствор для промывания попал в ушную полость, являются такие ощущения:
ПоследствияПри попадании воды в ухо при промывании приводит к ощущению заложенности, в нем ощущается наличие жидкости, что сопровождается звоном или ощущением переливания. Реже возникают болезненные проявления после проведения манипуляции. Неправильное проведение с попаданием жидкости может стать причиной развития нескольких патологий, это связано не только с попаданием воды, но и наличием в ней солей и микроорганизмов, вымытых со слизистой оболочки носа.
В норме водные массы выводятся естественным путем, не вызывая при этом воспалительного процесса. Опасность во время проведения процедуры промывания заключается в том, что для этого используются солевые растворы, имеющие раздражающее действие на слизистую оболочку. Еще одной причиной развития патологии является то, что из полости вымываются частицы гноя или слизи, в которых находится большое количество бактерий. Бактерии провоцируют развитие воспалительного процесса. Это приводит к образованию в полости гнойного экссудата, который расплавляет ткани и повреждает тонкое строение органов среднего уха и барабанной перегородки. Проводить процедуру промывания необходимо очень аккуратно, чтобы избежать проникновения раствора в евстахиеву трубу, а через нее и в полость среднего уха. Что делатьЖидкость, попавшая в ушную полость, может стать одной из причин возникновения или усугубления имеющегося воспалительного процесса. При возникновении подобной проблемы, рекомендуется принять меры для удаления раствора самому. Если вывести ее самостоятельно не удалось, рекомендуется срочно обратиться на консультацию к специалисту. Развитие патологического процесса может стать причиной нарушения работы органов слуха, исправить которые бывает практически невозможно. Удаление
Если при промывании носа вода попала в ухо, то ее следует вывести оттуда как можно быстрее. Существует несколько способов самостоятельно вывести жидкость без обращения за врачебной помощью.
При отсутствии результата следует обратиться к ЛОРу, специалист назначит процедуры, необходимые для выведения жидкости. Проникновение в среднее ухо и последствияБоль в ухе после промывания носа чаще всего является признаком того, что жидкость находится в полости среднего отдела. Это может привести к серьезным последствиям, поэтому необходимо срочно провести мероприятия по удалению жидкости. Иначе это может привести к серьезным таким последствиям:
ПрофилактикаЧтобы процедура очищения не стала причиной развития патологий барабанной перепонки или евстахиевых труб, следует принимать меры предосторожности.
Растворы используются довольно часто, они позволяют снять симптомы заложенности и ускоряют процесс выздоровления. Чтобы процедура не принесла вреда, пациенту следует очень внимательно подходить к проведению манипуляции и исключить возможность проникновения в ушную полость. что делать, как удалить воду из уха дома, советы и консультации врачейВ статье разберемся, что делать, если при промывании носа вода попала в ухо. Полости носа и среднего уха связаны между собой через евстахиевы трубы. ЛОР-специалисты часто назначают промывания носовых проходов при помощи солевых растворов для очищения от скопившейся слизи. Однако при неправильном проведении данной терапевтической процедуры раствор может проникать внутрь. Это может приводить к разнообразным негативным последствиям, начиная от обычной заложенности, заканчивая началом воспалительного процесса. Процедура промывания может доставлять пациенту неприятные ощущения. Итак, почему при промывании носа вода попадает в ухо?  Причины возникновения дискомфортаПосле закапывания или промывания носа растворами может возникать заложенность в ушах. Это, как правило, является следствием неправильного введения медицинского средства, в результате которого вода через евстахиеву трубу проходит в ушную полость. После промывания носа может заболеть ухо. Ощущения болезненности в ушной полости могут быть связаны с повреждением барабанной перегородки и присутствием в ней воспалительного процесса, что свидетельствует о развитии такого заболевания как отит. Растворы для промыванияДля очищения носовой полости назначаются, как правило, растворы «Аквалор» или «Долфин», действие которых основано на вымывании из носа вирусов, частиц пыли, бактерий и аллергенов. В результате таких процедур дыхание становится легким, симптоматика ринита существенно сглаживается. При правильном применении данные средства не представляют особой опасности для функциональности органов слуха. Отит развивается, если вода попала в ухо через нос. Когда после проведения лечебного мероприятия начало развиваться воспаление среднего уха, то этого говорит о том, что такой процесс уже протекал в скрытом виде, а раствор для промывания только ускорил его. Всегда ли при промывании носа вода попадает в ухо?  Ошибки при промывании носаОтрицательное влияние на состояние здоровья ушей может быть связано с некоторым ошибками при проведении промываний носовых ходов:
СимптомыПризнаками того, что после проведения процедуры по промыванию носовых ходов медикаментозный раствор попал в ушную полость, можно считать следующие ощущения:
ПоследствияИтак, при промывании носа вода попала в ухо. На фоне этого возникает ощущение заложенности, в ухе ощущается присутствие жидкости, что может сопровождаться звоном или чувством переливания. Несколько реже возникают болезненные ощущения после проведения процедуры. Неправильное проведение может стать причиной развития некоторых патологий, что связано не только с проникновение в ухо раствора, но и наличием в ней соли и патогенных микроорганизмов, которые были вымыты со слизистой оболочки носовых ходов. К таким патологическим состояниям относятся:
Опасно ли то, что при полоскании носа вода попала в ухо? В пределах нормы водные массы выводятся из ушной полости естественным путем, не вызывая процессов воспаления. Опасность во время промывания заключается в том, что для этого применяются различные солевые растворы, которые оказывают раздражающее воздействие на слизистые оболочки. Еще одним фактором, провоцирующим развитие данной патологии, является то, что из носа вымываются частицы слизи или гноя, в которых имеется большое количество болезнетворных бактерий. Эти возбудители провоцируют развитие воспаления, что приводит к образованию в среднем ухе гнойного экссудата, расплавляющего ткани и повреждающего тонкое строение слуховых органов и барабанной перегородки. Проводить лечебную процедуру по промыванию носа необходимо крайне аккуратно, чтобы избежать проникновения жидкости в евстахиеву трубу, а через нее и в область среднего уха.  Попала вода, и ухо болит, что делать?Жидкость, которая попала из носа в ушную полость, может стать причиной развития или усугубления имеющегося процесса воспаления. При подобной проблеме рекомендуется принять специальные меры для удаления раствора самостоятельно. Если вывести жидкость таким образом не удалось, рекомендуется обратиться к специалисту. Возникновение патологического процесса впоследствии становится причиной нарушения функциональности органов слуха, вылечить которые в дальнейшем иногда бывает невозможно. Если пациент промывал нос, и вода попала в ухо, что следует делать, по мнению врачей? Удаление воды. Советы врачейЕсли в процессе промывания носа раствор попал в ухо, то его следует оттуда вывести и сделать это как можно быстрее. Специалисты рекомендуют использовать определенные способы, которые позволяют самостоятельно вывести жидкость из евстахиевых труб без обращения за медицинской помощью. К ним относятся: 
Если вывести из уха воду не удалось, следует обратиться к ЛОРу, который назначит специальные процедуры для выведения жидкости и медикаментозные средства для предотвращения развития воспалительного процесса. Когда попала вода, и ухо заложило, что делать, теперь понятно.  ПрофилактикаЧтобы процедура очищения носа методом промывания не стала причиной возникновения патологий евстахиевых труб или барабанной перепонки, необходимо принимать некоторые меры предосторожности. К ним относятся следующие:
ЗаключениеРастворы применяются довольно часто, они помогают снять симптомы отечности носа и ускоряют выздоровление. Чтобы процедура промывания не принесла вреда, больному следует крайне внимательно подходить к осуществлению такой манипуляции и исключить вероятность того, чтобы из носа в ухо попала вода. При промывании носа вода попала в ухо? Что делать?Описание:Нос и среднее ухо связаны евстахиевой трубой. Медицина рекомендуют промывать нос солевыми растворами, если это сделано не правильно раствор может через евстахиеву трубу попасть в ухо. Когда после закапывания носа появилась боль в ухе, это связано с воспалением барабанной перепонки. Если после промывания появился отит, это говорит о том, что отит уже был. Промывание усиливает процесс. ОШИБКИ.Отрицательное действие промывания связано с ошибками промывания.
ПРОЯВЛЕНИЕ.
УДАЛЕНИЕ.
ПРОФИЛАКТИКА.
что делать, как удалить воду из уха дома, советы и консультации врачейВ статье разберемся, что делать, если при промывании носа вода попала в ухо. Полости носа и среднего уха связаны между собой через евстахиевы трубы. ЛОР-специалисты часто назначают промывания носовых проходов при помощи солевых растворов для очищения от скопившейся слизи. Однако при неправильном проведении данной терапевтической процедуры раствор может проникать внутрь. Это может приводить к разнообразным негативным последствиям, начиная от обычной заложенности, заканчивая началом воспалительного процесса. Процедура промывания может доставлять пациенту неприятные ощущения. Итак, почему при промывании носа вода попадает в ухо?  Причины возникновения дискомфортаПосле закапывания или промывания носа растворами может возникать заложенность в ушах. Это, как правило, является следствием неправильного введения медицинского средства, в результате которого вода через евстахиеву трубу проходит в ушную полость. После промывания носа может заболеть ухо. Ощущения болезненности в ушной полости могут быть связаны с повреждением барабанной перегородки и присутствием в ней воспалительного процесса, что свидетельствует о развитии такого заболевания как отит. Растворы для промыванияДля очищения носовой полости назначаются, как правило, растворы «Аквалор» или «Долфин», действие которых основано на вымывании из носа вирусов, частиц пыли, бактерий и аллергенов. В результате таких процедур дыхание становится легким, симптоматика ринита существенно сглаживается. При правильном применении данные средства не представляют особой опасности для функциональности органов слуха. Отит развивается, если вода попала в ухо через нос. Когда после проведения лечебного мероприятия начало развиваться воспаление среднего уха, то этого говорит о том, что такой процесс уже протекал в скрытом виде, а раствор для промывания только ускорил его. Всегда ли при промывании носа вода попадает в ухо?  Ошибки при промывании носаОтрицательное влияние на состояние здоровья ушей может быть связано с некоторым ошибками при проведении промываний носовых ходов:
СимптомыПризнаками того, что после проведения процедуры по промыванию носовых ходов медикаментозный раствор попал в ушную полость, можно считать следующие ощущения:
ПоследствияИтак, при промывании носа вода попала в ухо. На фоне этого возникает ощущение заложенности, в ухе ощущается присутствие жидкости, что может сопровождаться звоном или чувством переливания. Несколько реже возникают болезненные ощущения после проведения процедуры. Неправильное проведение может стать причиной развития некоторых патологий, что связано не только с проникновение в ухо раствора, но и наличием в ней соли и патогенных микроорганизмов, которые были вымыты со слизистой оболочки носовых ходов. К таким патологическим состояниям относятся:
Опасно ли то, что при полоскании носа вода попала в ухо? В пределах нормы водные массы выводятся из ушной полости естественным путем, не вызывая процессов воспаления. Опасность во время промывания заключается в том, что для этого применяются различные солевые растворы, которые оказывают раздражающее воздействие на слизистые оболочки. Еще одним фактором, провоцирующим развитие данной патологии, является то, что из носа вымываются частицы слизи или гноя, в которых имеется большое количество болезнетворных бактерий. Эти возбудители провоцируют развитие воспаления, что приводит к образованию в среднем ухе гнойного экссудата, расплавляющего ткани и повреждающего тонкое строение слуховых органов и барабанной перегородки. Проводить лечебную процедуру по промыванию носа необходимо крайне аккуратно, чтобы избежать проникновения жидкости в евстахиеву трубу, а через нее и в область среднего уха.  Попала вода, и ухо болит, что делать?Жидкость, которая попала из носа в ушную полость, может стать причиной развития или усугубления имеющегося процесса воспаления. При подобной проблеме рекомендуется принять специальные меры для удаления раствора самостоятельно. Если вывести жидкость таким образом не удалось, рекомендуется обратиться к специалисту. Возникновение патологического процесса впоследствии становится причиной нарушения функциональности органов слуха, вылечить которые в дальнейшем иногда бывает невозможно. Если пациент промывал нос, и вода попала в ухо, что следует делать, по мнению врачей? Удаление воды. Советы врачейЕсли в процессе промывания носа раствор попал в ухо, то его следует оттуда вывести и сделать это как можно быстрее. Специалисты рекомендуют использовать определенные способы, которые позволяют самостоятельно вывести жидкость из евстахиевых труб без обращения за медицинской помощью. К ним относятся: 
Если вывести из уха воду не удалось, следует обратиться к ЛОРу, который назначит специальные процедуры для выведения жидкости и медикаментозные средства для предотвращения развития воспалительного процесса. Когда попала вода, и ухо заложило, что делать, теперь понятно.  ПрофилактикаЧтобы процедура очищения носа методом промывания не стала причиной возникновения патологий евстахиевых труб или барабанной перепонки, необходимо принимать некоторые меры предосторожности. К ним относятся следующие:
ЗаключениеРастворы применяются довольно часто, они помогают снять симптомы отечности носа и ускоряют выздоровление. Чтобы процедура промывания не принесла вреда, больному следует крайне внимательно подходить к осуществлению такой манипуляции и исключить вероятность того, чтобы из носа в ухо попала вода. Что делать, если при промывании носа вода попала в ухо?Физиология человека такова, что полости среднего уха и носа соединяются с помощью слуховой трубы. Если методика промывания носа нарушается, то через этот канал вода попадает в ухо, что очень часто является причиной воспаления. Особенности попадания воды в ухо Вода попала в ухо при промывании носа Воспаление среднего уха при попадании промывающего раствора происходит только в том случае, если в нем уже есть воспаление. Очень часто заболевание уха случается у тех людей, которые имеют склонность к отиту. Именно поэтому перед промыванием носа необходимо проконсультироваться у специалистов. Если у пациентов имеется отит, тогда проводить процедуру промывания носа категорически запрещается. В любом случае промывание носа необходимо проводить по строго установленным правилам. Попадание промывающего раствора в ухо производится в таких случаях: Для того чтобы вода не попала в ухо необходимо правильно проводить промывание носа. Флакон с жидкостью необходимо сжимать очень медленно, чтобы ее напор был не сильным. Во время промывания носа наклон головы должен быть на 20-30 градусов в сторону и на 30-45 градусов вперед.
Если у пациента выраженная заложенность носа, то ему необходимо перед промыванием закапать его. С этой целью используют специальные сосудосуживающие капли. Закапывать нос необходимо за 5 минут до проведения промывания. При использовании капель снимается отек слизистой оболочки носа и исключается возможность попадания раствора в слуховую трубу. Если процедуру проводят детям, возраст которых 3-5 лет, то перед этим необходимо проконсультироваться у доктора. Это объясняется тем, что слуховая труба у детей является более короткой и широкой чем у взрослого человека. Что делать если вода попала в наружное ухо? Методы избавления воды из наружного отдела уха При попадании воды в наружное ухо у человека появится ощущение ее переливания в этой области. Изначально необходимо наклонить голову в ту сторону, в которой появилось ощущение переливания воды. Мочку уха необходимо оттянуть вниз, что позволит выпрямить слуховой канал и попрыгать на одной ноге. Можно использовать в этом случае метод вакуумной помпы:
Если в наружное ухо попала вода и при этом возникают болевые ощущения, тогда необходимо согреть ухо. С этой целью используется специальный мешочек, в который насыпается теплый песок или соль. Также для прогревания уха можно использовать грелку. Теплая вода может выбежать из уха намного быстрее.
При наличии воды в ухе больной ложится на бок таким образом, чтобы больное ухо оказалось внизу. В таком положении необходимо производить манипуляции жевания и глотания. Если пациент умеет, то он может пошевелить ушами. Если в ухо попала грязная вода, то в целях предупреждения инфекции его необходимо закапать перекисью водорода или каплями на основе спирта. Наличие воды в среднем ухе Вода в среднем отделе уха В том случае, если во время промывания носа вода попала в среднее ухо, то необходимо закапать ухо противовоспалительными каплями. Далее берется турунда, смачивается в теплом борном спирте и вставляется в ухо. На заложенное ухо необходимо поставить согревающий компресс на ночь. При возникновении боли в среднем ухе пациенты принимают болеутоляющие медикаментозные препараты. Для того чтобы полностью избавиться от проблемы, необходимо обратиться за помощью к ЛОР-врачу. В целом при попадании воды в ухо самостоятельной помощи бывает вполне достаточно. Проникнуть вода глубже наружного отдела уха через барабанную перепонку не может. Но если вы чувствуете, что вода находится глубоко в ухе, то вам необходимо в обязательном порядке обратиться за помощью к специалисту.
Для того чтобы вода не попала в ухо после промывания носа необходимо проводить процедуру максимально аккуратно. Если у вас нет соответствующих навыков в этом вопросе, тогда лучше всего будет доверить его решение высококвалифицированному специалисту. Это убережет вас от попадания раствора или воды в ухо. Полезная информация о том, как избавится от воды в ухе. Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам. Поделись с друзьями! Будьте здоровы!✅ Что делать если после промывания носа заложило или заболело ухо?При промывании носа вода попала в ухо: что делать, как удалить воду из уха дома, советы и консультации врачейВ статье разберемся, что делать, если при промывании носа вода попала в ухо. Полости носа и среднего уха связаны между собой через евстахиевы трубы. ЛОР-специалисты часто назначают промывания носовых проходов при помощи солевых растворов для очищения от скопившейся слизи. Однако при неправильном проведении данной терапевтической процедуры раствор может проникать внутрь. Это может приводить к разнообразным негативным последствиям, начиная от обычной заложенности, заканчивая началом воспалительного процесса. Процедура промывания может доставлять пациенту неприятные ощущения. Итак, почему при промывании носа вода попадает в ухо?
Причины возникновения дискомфортаПосле закапывания или промывания носа растворами может возникать заложенность в ушах. Это, как правило, является следствием неправильного введения медицинского средства, в результате которого вода через евстахиеву трубу проходит в ушную полость. После промывания носа может заболеть ухо. Ощущения болезненности в ушной полости могут быть связаны с повреждением барабанной перегородки и присутствием в ней воспалительного процесса, что свидетельствует о развитии такого заболевания как отит. Растворы для промыванияДля очищения носовой полости назначаются, как правило, растворы «Аквалор» или «Долфин», действие которых основано на вымывании из носа вирусов, частиц пыли, бактерий и аллергенов. В результате таких процедур дыхание становится легким, симптоматика ринита существенно сглаживается. При правильном применении данные средства не представляют особой опасности для функциональности органов слуха. Отит развивается, если вода попала в ухо через нос. Когда после проведения лечебного мероприятия начало развиваться воспаление среднего уха, то этого говорит о том, что такой процесс уже протекал в скрытом виде, а раствор для промывания только ускорил его. Всегда ли при промывании носа вода попадает в ухо?
Ошибки при промывании носаОтрицательное влияние на состояние здоровья ушей может быть связано с некоторым ошибками при проведении промываний носовых ходов:
Признаками того, что после проведения процедуры по промыванию носовых ходов медикаментозный раствор попал в ушную полость, можно считать следующие ощущения:
ПоследствияИтак, при промывании носа вода попала в ухо. На фоне этого возникает ощущение заложенности, в ухе ощущается присутствие жидкости, что может сопровождаться звоном или чувством переливания. Несколько реже возникают болезненные ощущения после проведения процедуры. Неправильное проведение может стать причиной развития некоторых патологий, что связано не только с проникновение в ухо раствора, но и наличием в ней соли и патогенных микроорганизмов, которые были вымыты со слизистой оболочки носовых ходов. К таким патологическим состояниям относятся:
Опасно ли то, что при полоскании носа вода попала в ухо? В пределах нормы водные массы выводятся из ушной полости естественным путем, не вызывая процессов воспаления. Опасность во время промывания заключается в том, что для этого применяются различные солевые растворы, которые оказывают раздражающее воздействие на слизистые оболочки. Еще одним фактором, провоцирующим развитие данной патологии, является то, что из носа вымываются частицы слизи или гноя, в которых имеется большое количество болезнетворных бактерий. Эти возбудители провоцируют развитие воспаления, что приводит к образованию в среднем ухе гнойного экссудата, расплавляющего ткани и повреждающего тонкое строение слуховых органов и барабанной перегородки. Проводить лечебную процедуру по промыванию носа необходимо крайне аккуратно, чтобы избежать проникновения жидкости в евстахиеву трубу, а через нее и в область среднего уха.
Попала вода, и ухо болит, что делать?Жидкость, которая попала из носа в ушную полость, может стать причиной развития или усугубления имеющегося процесса воспаления. При подобной проблеме рекомендуется принять специальные меры для удаления раствора самостоятельно. Если вывести жидкость таким образом не удалось, рекомендуется обратиться к специалисту. Возникновение патологического процесса впоследствии становится причиной нарушения функциональности органов слуха, вылечить которые в дальнейшем иногда бывает невозможно. Если пациент промывал нос, и вода попала в ухо, что следует делать, по мнению врачей? Удаление воды. Советы врачейЕсли в процессе промывания носа раствор попал в ухо, то его следует оттуда вывести и сделать это как можно быстрее. Специалисты рекомендуют использовать определенные способы, которые позволяют самостоятельно вывести жидкость из евстахиевых труб без обращения за медицинской помощью. К ним относятся:
Если вывести из уха воду не удалось, следует обратиться к ЛОРу, который назначит специальные процедуры для выведения жидкости и медикаментозные средства для предотвращения развития воспалительного процесса. Когда попала вода, и ухо заложило, что делать, теперь понятно.
ПрофилактикаЧтобы процедура очищения носа методом промывания не стала причиной возникновения патологий евстахиевых труб или барабанной перепонки, необходимо принимать некоторые меры предосторожности. К ним относятся следующие:
ЗаключениеРастворы применяются довольно часто, они помогают снять симптомы отечности носа и ускоряют выздоровление. Чтобы процедура промывания не принесла вреда, больному следует крайне внимательно подходить к осуществлению такой манипуляции и исключить вероятность того, чтобы из носа в ухо попала вода. Что делать, если при промывании носа вода попала в ухоПолости среднего уха и носа связываются между собой через евстахиеву трубу. ЛОР врачи часто назначают промывания носа солевыми растворами для очищения полости, но при неправильном проведении процедуры, раствор может проникнуть внутрь. Это может привести к разнообразным последствиям, начиная от простой заложенности, заканчивая воспалительным процессом. Процедура промывания может создать неприятные ощущения. Причины дискомфорта
Негативное влияние на состояние здоровья может быть связано с рядом ошибок:
ПроявлениеСимптомами того, что после проведения процедуры раствор для промывания попал в ушную полость, являются такие ощущения:
ПоследствияПри попадании воды в ухо при промывании приводит к ощущению заложенности, в нем ощущается наличие жидкости, что сопровождается звоном или ощущением переливания. Реже возникают болезненные проявления после проведения манипуляции. Неправильное проведение с попаданием жидкости может стать причиной развития нескольких патологий, это связано не только с попаданием воды, но и наличием в ней солей и микроорганизмов, вымытых со слизистой оболочки носа.
В норме водные массы выводятся естественным путем, не вызывая при этом воспалительного процесса. Опасность во время проведения процедуры промывания заключается в том, что для этого используются солевые растворы, имеющие раздражающее действие на слизистую оболочку. Еще одной причиной развития патологии является то, что из полости вымываются частицы гноя или слизи, в которых находится большое количество бактерий. Бактерии провоцируют развитие воспалительного процесса. Это приводит к образованию в полости гнойного экссудата, который расплавляет ткани и повреждает тонкое строение органов среднего уха и барабанной перегородки. Проводить процедуру промывания необходимо очень аккуратно, чтобы избежать проникновения раствора в евстахиеву трубу, а через нее и в полость среднего уха. Что делатьЖидкость, попавшая в ушную полость, может стать одной из причин возникновения или усугубления имеющегося воспалительного процесса. При возникновении подобной проблемы, рекомендуется принять меры для удаления раствора самому. Если вывести ее самостоятельно не удалось, рекомендуется срочно обратиться на консультацию к специалисту. Развитие патологического процесса может стать причиной нарушения работы органов слуха, исправить которые бывает практически невозможно. Если при промывании носа вода попала в ухо, то ее следует вывести оттуда как можно быстрее. Существует несколько способов самостоятельно вывести жидкость без обращения за врачебной помощью.
При отсутствии результата следует обратиться к ЛОРу, специалист назначит процедуры, необходимые для выведения жидкости. Проникновение в среднее ухо и последствияБоль в ухе после промывания носа чаще всего является признаком того, что жидкость находится в полости среднего отдела. Это может привести к серьезным последствиям, поэтому необходимо срочно провести мероприятия по удалению жидкости. Иначе это может привести к серьезным таким последствиям:
ПрофилактикаЧтобы процедура очищения не стала причиной развития патологий барабанной перепонки или евстахиевых труб, следует принимать меры предосторожности.
Растворы используются довольно часто, они позволяют снять симптомы заложенности и ускоряют процесс выздоровления. Чтобы процедура не принесла вреда, пациенту следует очень внимательно подходить к проведению манипуляции и исключить возможность проникновения в ушную полость. Что делать если после промывания носа заложило или заболело ухо?Проникновение жидкости в ушные раковины при гигиенических процедурах носа доставляет дискомфорт, боль, закупорку воздухоносных полостей, и еще ряд неприятных симптомов. Соблюдение алгоритма и рекомендаций по выполнению терапевтических и профилактических процедур очищения придаточных синусов, позволят избежать побочных явлений. Что делать, если после промывания носа заболело ухо? В норме ситуация имеет тенденцию к саморазрешению, вода должна вытечь самостоятельно. Если этого не произошло, проблема устраняется с помощью комплексных действий, фармацевтических препаратов. Технология и особенности промывания носаТерапевтические манипуляции назначают при поражении верхних дыхательных путей болезнетворными агентами и антигенами, в целях профилактики респираторных заболеваний. Механическое очищение придаточных пазух направлено на удаление остатков слизи, пыли, патогенных штаммов и продуктов их жизнедеятельности. Орошение каналов способствует систематическому увлажнению эпителия, предотвращению образований корочек, восстановлению работы мукоцилиарного аппарата, дренажу синусов, купированию симптоматики патологических изменений. Для очищения воздухоносных полостей чаще всего используют солевой или физиологический раствор. Первый вариант готовится в домашних условиях, из расчета столовой ложки соли на 1 стакан воды. С помощью шприца, медицинской груши или аспиратора жидкость поочередно вводят в каждое носовое отверстие. Среди аптечной продукции широкое распространение получил минерально-растительный комплекс «Долфин». Консистенция лекарственной жидкости идентична с физиологическими особенностями жидкой среды внутри организма. Состав медикамента объединяет эукариотические клетки и химические элементы, что обеспечивает антисептический и противовоспалительный эффект. Лекарственный препарат проявляет иммуномодулирующую активность, ускоряет процесс регенерации мягких тканей, снимает отек и воспаление внутренней оболочки.
Для справки! «Долфин» выпускают в детской дозировке 120 мл. и взрослой, объемом 240 мл. При грамотном ведение раствор омывает носоглотку, вытекает через свободную ноздрю. В процессе проведения процедуры вода может попасть в ухо. Данный факт объясняют особенности анатомического строения. Слуховой аппарат сообщается с носовой полостью через евстахиеву трубу. Основное предназначение канала – регулирования внутреннего давления, выведение жидкости. При сильном натиске лекарственной жидкости канал раскрывается, часть воды затекает в проекцию среднего уха. Ситуации, когда после промывания носа заложило ухо, возникают по следующим причинам:
Особой аккуратности требует процедура при нарушении анатомического строения костно-хрящевой структуры лицевого скелета. Деформация носовой перегородки и ушной раковины – распространенная причина, когда при промывке носа вода попала в ухо. Как помочь если промывал нос и заболело ухоПредотвратить концентрацию влаги в полости органа слуха во время очищения носовых каналов возможно при соблюдении техники процедуры. Манипуляции проводятся в положении стоя (или сидя над раковиной/миской), с горизонтальным наклоном головы 90°, взгляд целеустремлен в пол. Сдавливать флакон с раствором размеренно, чтобы регулировать силу и объем подачи воды. Дозировка 250 мл. предусмотрена для одной процедуры за 4 ввода. Жидкость в полости среднего уха провоцирует боль, создает ощущение бурлящей воды, присутствие внешних шумов. Игнорирование признаков проявления патологии чревато развитием осложнений – средним отитом, евстахиитом, мирингитом, эпитимпанитом.
Нюанс! Противопоказано тепловое воздействие феном. Попытки могут высушить эпителий слухового канала, вызвать усиленный поток воздуха, что только активизирует воспалительный процесс. Ввиду присутствия в составе солевого или физиологического раствора кристаллов белого вещества, нельзя допустить концентрацию жидкости в ухе. Длительное раздражение внутренней оболочки проявляется воспалительным процессом, создает благоприятные условия для развития патогенной микрофлоры. Как избавиться от воды в ухеУдалить воду из ушного канала тканевыми прокладками невозможно. Здесь необходим комплексный подход:
Если болит ухо, эффективными будут ушные капли «Отинум», «Отипакс». Препараты проявляют противовоспалительное, антисептическое, местноанестезирующее действие. В наружный слуховой проход закапывают по 2-3 капли через каждые 4 часа. Не рекомендовано использовать фармацевтические продукты при повышенной чувствительности к отдельным составляющим, при нарушениях целостности барабанной перепонки. Купировать болевые ощущения помогут анальгетики на основе ибупрофена – «Нурофен», «Ибуклин», «Ибуфен», «Некст», «Миг-200». Для справки! Для удаления влаги из наружной части слухового органа плотно прижимают ладонь к выступающей части уха до тех пор, пока внутренняя сторона кисти руки не схватится с ушной раковиной, резко отводят, и так несколько Если ничего не помоглоПри безрезультатности действий, решение проблемы требует врачебного участия. С жалобами, когда вода попала в ухо при промывании носа необходимо обращаться к отоларингологу. Выведение влаги проводится в амбулаторных условиях путем прокалывания барабанной перепонки.
Период восстановления после хирургического вмешательства занимает от 2 недель. Противопоказаниями к промыванию носа является воспаление уха. Во всех других клинических случая, терапевтические манипуляции требуют аккуратности, соблюдения установленных правил, естественного дренажа носовых полостей. Поэтому, если заложен нос, перед очищением синусов закапывают препараты группы симпатомиметиков. Источники: http://fb.ru/article/406357/pri-promyivanii-nosa-voda-popala-v-uho-chto-delat-kak-udalit-vodu-iz-uha-doma-sovetyi-i-konsultatsii-vrachey При промывании носа вода попала в ухо, что делать?Чем опасно попадание водыПри большинстве ушных заболеваний пациент испытывает неприятные симптомы и болевые ощущения. Поэтому специалисты рекомендуют обращаться за медицинской помощью при первых симптомах. Таким образом, вы избежите серьезных осложнений и усугубления воспаления. Важно придерживаться данного правила при отите и других ушных заболеваниях. В особенности это правило касается любителей развлечений в воде, так как большинство случаев попадания жидкости в среднюю часть уха вызывает серьезные заболевания после водных процедур, а также после купания в озере, водоеме или бассейне, примите срочные меры. Важно не заниматься самостоятельным лечением, а проконсультироваться с опытным врачом. В обратном случае вы можете навредить своему здоровью В обратном случае вы можете навредить своему здоровью. Если от воды заложило ухо, а проконсультироваться со специалистом нет возможности, изучите методы первой помощи. Поэтому, если ваша деятельность связана с водой, следуйте методам безопасности, которые помогут предотвратить наружный отит. Так, при купании пользуйтесь специальной шапочкой, берушами или турундой, смоченной в оливковом масле. Если вода все же попала в ухо необходимо принять срочные меры, так как жидкость в ухе вызывает дисфункцию многих элементов. Это приводит к нарушению строения уха человека, тугоухости или даже полной потере способности слышать. Почему человек испытывает чувство заложенностиЕсли после купания в водоеме или море в слуховой проход попала жидкость, примите меры по защите ваших ушей. В обратном случае жидкость проникнет в наружную область, откуда по слуховой трубке перетечет в среднюю часть органа слуха.  Известно, что жидкость в данной области трудновыводимая. Кроме этого, вода вызовет дисфункцию слуховых косточек, что спровоцирует сильные стреляющие боли и чувство заложенности. Поэтому если вы чувствуете, что в ухе есть жидкость, проведите по наружному уху марлевым диском, а затем введите в слуховой проход турунду, смоченную в вазелине, на тридцать минут. Таким образом, марлевый жгутик быстро впитает воду, ликвидируя неприятные симптомы. Ознакомьтесь с симптоматикой, которая возникает после водных процедур в случае попадания воды в ухо. Если вы заметили хоть один признак, следует немедленно посетить кабинет ушного врача:
При попадании воды в организм, человек испытывает сильные стреляющие боли. Не откладывайте поход в специалиста, так как в ушах возможно начало заболевания. Что делать и как себе помочь?Если ухо заложило вследствие авиаперелетов или катания на аттракционах, можно попробовать следующие приемы:
 В случае проникновения воды в слуховой проход во время купания или ныряния, можно промокнуть ее ватной турундочкой очень аккуратно, нагнув голову в сторону заложенного уха, или полежать на той же стороне, где находится пострадавший орган слуха. Вода должна вытечь сама по себе, в противном случае обращайтесь за помощью к врачу. Грипп или острое респираторное заболевание. Если причиной заложенности слухового органа стала простуда, и она сопровождается продолжительным ринитом с заложенным носом, необходимо комплексное лечение (насморка и уха). Носоглотку и среднее ухо соединяет узкий проход — евстахиева труба. И когда возникает ринит с отечностью носа и слизью в носоглотке, последняя мешает свободной циркуляции воздуха, нарушая нормальное функционирование органа. Сильно напрягаясь при сморкании, вы можете протолкнуть частички слизи вместе с бактериями внутрь ушной трубы. Эти бактерии способны вызывать воспалительный процесс и заложенность уха. В этом случае самолечение недопустимо. Необходима помощь отоларинголога, который назначит противовоспалительные и противоотечные средства. Причиной такого явления может стать скачок артериального давления. Главными факторами в этом случае могут явиться метеоусловия, резкая двигательная активность либо длительные головные боли. Если ухо заложило в результате респираторного заболевания, следует лечить насморк попутно с отеком слухового органа. Необходимо прочищать носовые ходы солевым раствором или с помощью специальных препаратов, закапывать сосудосуживающие средства (но помните, что они способны вызвать привыкание, поэтому не рекомендуется их длительное использование). Такие процедуры оказывают хороший эффект, но они малоприятны. Избавиться от отека в ушах помогут нехитрые упражнения: зажмите ноздри пальцами и выдыхайте воздух через нос с силой. Можно также надувать воздушные шарики. Ухо может заложить во время или вследствие каких-либо заболеваний. Это должно настораживать, так как слизь из носового может попасть в ушной отдел, а это чревато осложнениями в виде воспаления внутреннего уха и слухового прохода (евстахиита). Если такое явление долго не проходит, лучше прибегнуть к помощи врача. Попытки вылечить болезни уха самостоятельно могут привести к осложнениям вплоть до потери слуха. Как помочь если промывал нос и заболело ухоПредотвратить концентрацию влаги в полости органа слуха во время очищения носовых каналов возможно при соблюдении техники процедуры. Манипуляции проводятся в положении стоя (или сидя над раковиной/миской), с горизонтальным наклоном головы 90°, взгляд целеустремлен в пол. Сдавливать флакон с раствором размеренно, чтобы регулировать силу и объем подачи воды. Дозировка 250 мл. предусмотрена для одной процедуры за 4 ввода. Жидкость в полости среднего уха провоцирует боль, создает ощущение бурлящей воды, присутствие внешних шумов. Игнорирование признаков проявления патологии чревато развитием осложнений – средним отитом, евстахиитом, мирингитом, эпитимпанитом.
 Нюанс! Противопоказано тепловое воздействие феном. Попытки могут высушить эпителий слухового канала, вызвать усиленный поток воздуха, что только активизирует воспалительный процесс. Ввиду присутствия в составе солевого или физиологического раствора кристаллов белого вещества, нельзя допустить концентрацию жидкости в ухе. Длительное раздражение внутренней оболочки проявляется воспалительным процессом, создает благоприятные условия для развития патогенной микрофлоры. Как избавиться от воды в ухеУдалить воду из ушного канала тканевыми прокладками невозможно. Здесь необходим комплексный подход:
Если болит ухо, эффективными будут ушные капли «Отинум», «Отипакс». Препараты проявляют противовоспалительное, антисептическое, местноанестезирующее действие. В наружный слуховой проход закапывают по 2-3 капли через каждые 4 часа. Не рекомендовано использовать фармацевтические продукты при повышенной чувствительности к отдельным составляющим, при нарушениях целостности барабанной перепонки. Купировать болевые ощущения помогут анальгетики на основе ибупрофена – «Нурофен», «Ибуклин», «Ибуфен», «Некст», «Миг-200». Для справки! Для удаления влаги из наружной части слухового органа плотно прижимают ладонь к выступающей части уха до тех пор, пока внутренняя сторона кисти руки не схватится с ушной раковиной, резко отводят, и так несколько Если ничего не помоглоПри безрезультатности действий, решение проблемы требует врачебного участия. С жалобами, когда вода попала в ухо при промывании носа необходимо обращаться к отоларингологу. Выведение влаги проводится в амбулаторных условиях путем прокалывания барабанной перепонки.
 Период восстановления после хирургического вмешательства занимает от 2 недель. Противопоказаниями к промыванию носа является воспаление уха. Во всех других клинических случая, терапевтические манипуляции требуют аккуратности, соблюдения установленных правил, естественного дренажа носовых полостей. Поэтому, если заложен нос, перед очищением синусов закапывают препараты группы симпатомиметиков. Когда обращаться к специалисту?Если жидкость не была удалена в течение 24 часов, есть большой риск возникновения болезнетворной флоры. Если вода была устранена, но ощущение заложенности сохраняется уже 3-4 день, то нужно обязательно записаться на прием к специалисту. Прямыми причинами для обращения к врачу являются:
Перечисленные причины говорят о возникновении воспалительных процессов и инфекционного поражения организма. Если проигнорировать проблему, то это может привести к лабиринтиту и тухоухости. Для того чтобы пресечь попадание воды, необходимо следовать следующим рекомендациям:
Rate this item:1.002.003.004.005.00Submit Rating No votes yet. Please wait… Что делать, если заболело ухо после промыванияБоль в ушах при простуде – это частое осложнение вирусного или бактериального воспаления носоглотки. Она свидетельствует о том, что воспаление уже распространилось на ушной канал. Такая проблема часто возникает из-за вирусного или бактериального насморка. Заложенность ушей, постоянный шум и выделение жидкости из ушного канала – это всё причины немедленно обратиться за помощью. Если боль в ушах вызвана сезонным ОРВИ или хроническим насморком, к ней могут добавляться такие характерные симптомы:
У детей до 3 лет переход отита в хроническую форму может привести к проблемам с правильным произношением звуков. Это связано с тем, что из-за снижения слуха малыш не может правильно повторить сложные для него звуки и слова. Симптому отита у грудничков описаны тут. Боль в ушах, как правило, появляется не сразу, а через 2 – 3 дня после начала болезни. Это связано с постепенным распространением инфекции по носоглотке. При появлении одного или нескольких из этих симптомов необходимо обратиться за помощью к врачу. Это позволит избежать опасных осложнений, таких как потеря слуха или менингит.
 Строение слухового аппарата При правильно проведенной процедуре вода затекает в одну ноздрю и вытекает из другой. При несоблюдении алгоритма промывания носовых пазух, жидкость попадает и в ухо. Такая ситуация объясняется единой анатомией ЛОР-органов. Если заложило уши, то это объясняется определенными причинами:
 Как действует перекись водорода читайте в данном материале. Важно срочно очистить орган слуха. Убрать воду тканью не получится В этом случае необходимо использование комплексных мероприятий. Любое средство для лечения боли в ухе должно согласовываться с лечащим врачом. Только он может составить грамотную терапевтическую стратегию. Но если боль невыносима, и нет возможности попасть на приём, в аптеке можно купить следующие препараты:
Тяжёлая форма заболевания предполагает использование антибиотиков, например, Цифран или Флемоклав. Чтобы не столкнуться с таким неприятным последствием простуды, как боль в ухе, необходимо выполнять профилактические меры: отказаться от вредных привычек, заниматься физкультурой, чаще бывать на свежем воздухе, правильно питаться, лечить имеющиеся заболевания, не простуживать голову и ноги. Внимание, только СЕГОДНЯ! Что делать, если в ухо попала вода
 У отоларингологов имеет такое понятие как «Ухо пловца», под которым, как вы, возможно, уже успели догадаться, скрывается попадание воды в слуховой проход. Наверняка, многие из вас сталкивались с подобной проблемой, после купания в открытых водоемах или бассейнах, испытали ее неприятные симптомы, такие как шум, бульканье и переливания воды при движениях головой. Сегодня мы расскажем вам, что делать, если в ухо попала вода и не выходит. У отоларингологов имеет такое понятие как «Ухо пловца», под которым, как вы, возможно, уже успели догадаться, скрывается попадание воды в слуховой проход. Наверняка, многие из вас сталкивались с подобной проблемой, после купания в открытых водоемах или бассейнах, испытали ее неприятные симптомы, такие как шум, бульканье и переливания воды при движениях головой. Сегодня мы расскажем вам, что делать, если в ухо попала вода и не выходит.При попадании воды в ухо, многие переживают, как бы она не попала в мозг и не принесла с собой никакой инфекции. Такие страхи беспочвенны, поскольку даже тот, кто знает лишь азы анатомии, может сказать, что вода дальше наружного слухового прохода никуда попасть не сможет, если, конечно, у вас не было проблем со здоровьем ушей. Вода из наружного уха не сможет попасть даже в среднее ухо, не говоря уже о попадании в мозг, поскольку путь ей преградит барабанная перепонка. Зачастую вода, попавшая в ухо, в силу строения слухового прохода, беспрепятственно из него выходит, однако порой в силу различных обстоятельств жидкость не может самостоятельно вытечь, тогда нужно помочь ей это осуществить. Существует несколько способов того, как это можно сделать. Вот некоторые из них:
Напоследок, если у вас до этого не было никаких проблем с ушами, вы не болели отитом, то попадание воды в слуховой проход не будет иметь печальных последствий, в противном же случае возможны осложнения перенесенных болезней. Тем не менее, если вода, попавшая в ухо, даже после проведения всех описанных процедур, не испарилась, то советуем не откладывать визит к врачу. Безопасные способы очищения носовой полостиПроцедуру промывания носа проводит ЛОР-врач. Если специалист разрешает промыть нос в домашних условиях, то нужно уточнить следующее:
Правильное очищение полости носа поможет предотвратить попадание влаги в органы слуха. Процедура проводится в удобном для человека положении тела Важно, чтобы угол наклона головы был равен 90 градусов. Взгляд устремить вниз. Важно контролировать объем подачи жидкости.  Как Долфин проникает в ухоПромывание носа может спровоцировать сильные болевые ощущения в области ушей, а в некоторых случаях отмечается боль в лобной пазухе. Что делать, если после Долфина болит ухо, вопрос открытый. В целом, процедура промывания носовых полостей известна давно. Чаще всего для промывания используют растворы и порошки, в состав которых входит морская соль. Во время промывания необходимо строго действовать правилам безопасности, так как жидкость может легко протечь в область уха. Струя, которая направляется в носовые пазухи, не должна быть с сильным напором, иначе возникнет боль и заложенность в ушах. Если после процедуры промывания у пациента закладывает одно ухо или сразу оба, необходимо знать, что делать в первую очередь и как избавиться от неприятного ощущения. Для этого разберем анатомию строения уха, чтобы определить методы избавления от жидкости в ухе. Средняя часть уха соединяется с областью носоглотки с помощью канала под названием евстахиевой трубки. Ее основная задача – регуляция внутреннего давления и избавление от воды и жидкости. В случае попадания воды или слизистых выделений в евстахиеву трубку, определенное количество жидкости проникает в среднюю часть уха. Жидкость может проникнуть в среднюю часть ушного органа по многим причинам. Перечислим основные из них:
В случае попадания влаги в среднюю часть не проводите манипуляции с феном. Известно, что тепловое воздействие может нарушить нежный покров слухового органа, а также привести к воспалительному процессу. Часто растворы попадают в уши при искривлении носовой перегородки или из-за патологического строения ушного органа. В таком случае требуется особенно аккуратное промывание носа или по возможности замена данной процедуры на сосудосуживающие капли. ПоследствияВ случае неаккуратного обращения и проникновения воды или раствора в ухо, необходимо вывести жидкость как можно скорее. Так как последствия застоя влаги в средней части уха неконтролируемые и особо опасные, так как любая вода в ушах провоцирует зарождение микробов и бактерий, которые быстро распространяются по всему организму. Понять, что вода попала в уши несложно:
В некоторых случаях необходима консультация с врачом, поэтому если жидкость после процедур не испарилась, обратитесь за помощью к специалисту в области отоларингологии. В таком случае врач поможет откачать влагу при помощи медицинских инструментов. Если данный процесс игнорировать, влага спровоцирует размножение микробов и бактерий, что приведет к отиту и другим ушным заболеваниям, которые вызывают повышение температуры, головную боль, появление гнойных выделений и других симптомов. В это время у пациента значительно ухудшается самочувствие, снижается работоспособность, появляется усталость. В этом случае пациенту пропишут антибиотики и другие сильные лекарства, которые снижают иммунную систему организма. Длительное нахождение раствора в ушах чревато тем, что в составе лекарства находится много соли. Она раздражает слизистые оболочки и провоцирует появление воспаления. Если вода не вытекла самостоятельно, вывести ее без помощи врача достаточно сложно. Так как раствор находится в средней части, проникнуть в нее марлевыми тампонами или ушными палочками невозможно и не стоит пытаться этого сделать. В данном случае обратитесь к врачу как можно скорее. Как устранить проблемуЕсли вода скопилась именно в среднем ухе по тем или иным причинам, удалить её будет гораздо труднее. Ситуацию осложняет боль, которая является вполне естественной реакцией органа на раздражитель.
 Если у вас болит ухо из-за того, что после промывания носа туда попала вода, врачи рекомендуют делать следующее:
Если при промывании в ухо попали бактерии, боль может указывать на возникшее воспаление. В этом случае в ухе могут скапливаться экссудат и гной. Для их удаления производится надрез в барабанной перепонке. При необходимости обеспечения долгосрочного эффекта от процедуры в надрез вставляется миниатюрный шунт.
 Желательно вообще не допускать попадания воды в уши. Для этого используются различные приспособления, например, шапочка для купания Также важно соблюдать правила проведения гигиенических процедур носоглотки и органов слуха. Чем меньшему раздражению вы их подвергаете, тем меньше вероятность развития негативных последствий Казалось бы, ухо и нос, разные органы и ничем не связаны, только тем, что расположены на голове. Но это не так, ухо состоит из 3 отделов, средний отдел связан слуховой трубой с полостью носоглотки. Промывание носа – это процедура, направленная на очищение носа от слизи и пыли. Проводиться для профилактики заболеваний, также используют при насморке и гайморите. В случаи нарушения правил промывания носа, жидкость попадает в трубку и человек чувствует заложенность. Но это не самая страшная проблема, в результате таких неосторожных манипуляций может возникнуть воспаление. Если при промывании носа, это не значит, что будет воспаление. Воспалительный процесс не могут спровоцировать вещества, которыми делают промывание. Воспаление может начаться только в случае если человек склонен к заболеваниям ушей. Поэтому перед, такими процедурами нужно обязательно проконсультироваться с врачом. Пациентам с отитом, нельзя делать промывку носовой полости. Несмотря на это, всем пациентам необходимо делать процедуру правильно и осторожно. Риск попадания раствора увеличивается если: Риск попадания раствора увеличивается если:
Чтобы не раствором необходимо придерживаться всех правил Емкость со средством нужно очень осторожно и медленно надавливать, без напора, чтобы она спокойно стекала. Если человек сядет правильно, немного наклонит голову вперед и в бок, то риск попадания жидкости будет сведен к нулю
 Необходимо полностью очистить и закапать нос пациенту с ринитом, или другой проблемой, из-за которой заложен нос. Делают это, используя специальные капли, которые сужают сосуды. Такая процедура проводиться за 5 минут до промывания. Эти капли снимают отек, благодаря этому риск возникновения заложенности уменьшается. Если промывать нос ребенку, перед процедурой обязательно нужно проконсультироваться с педиатром. Сделать это нужно обязательно, потому что у детей слуховая трубка по строению отличается, и риск попадания раствора увеличивается. Полидекса чем отличается от изофры: Изофра или полидекса — что лучше для ребенкаотличия, что лучше при гайморите pulmono.ruРаспространенным заболеванием у детей и взрослых считается насморк, и такое патологическое состояние требует обязательного лечения. В некоторых случаях специалист назначает для борьбы с недугом сразу несколько препаратов, и в такой ситуации возникаете вопрос, какому же из них отдать предпочтение. Самыми популярными лекарственными препаратами для устранения ринита считаются Изофра и Полидекса, которые имеют много схожего между собой. В то же время отличия Полидексы и Изофры заключаются в возможных побочных эффектах и противопоказаниях к назначению. Характеристика ИзофрыТакой медикамент, как Изофра, относится к антибиотикам группы аминогликозидов и производится в форме спрея для назального использования. Такое лекарственное средство широко применяется для лечения патологий органов дыхательной системы. Главным действующим веществом такого медикамента является фрамицетин сульфат и именно этим Изофра существенно отличается от Полидексы с фенилэфрином. Изофру часто назначают в том случае, если подтверждается бактериальная природа ринита. Кроме этого, показанием к лечению таким медикаментом является появление соплей с неприятным цветом и запахом, в которых присутствует гной. Изофра часто назначается для устранения:
Еще одним показанием к назначению Изофры является профилактика бактериального ринита при проведении хирургического вмешательства. Основными противопоказаниями к назначению Изофры является индивидуальная непереносимость фрамицетина сульфата, повышенная чувствительность к антибиотикам, период беременности и грудного вскармливания, а также детский возраст до 1 года. Несмотря на высокую эффективность при лечении патологий органов дыхания, использование Изофры может сопровождаться развитием некоторых побочных эффектов. Возможно появление таких местных симптомов, как зуд, жжение, крапивница и гиперемия слизистой. Обычно после отмены использования такого лекарственного препарата все побочные эффекты исчезают за короткое время. При лечении насморка или гайморита у взрослых Изофру следует использовать интраназально до 5-6 раз в сутки, а при проведении медикаментозной терапии у детей максимальная дозировка составляет до трех впрыскиваний в день. Характеристика ПолидексыТакое антибактериальное лекарственное средство, как Полидекса, выпускается в виде спрея для носа и ушных капель. Комбинированный состав лекарства оказывает на организм больного противоотечное, антибактериальное, сосудосуживающее и противовоспалительное действие.В Полидексе присутствуют два антибактериальных вещества, что позволяет такому препарату охватить большое количество патогенных микроорганизмов.
Использование Полидексы не разрешается при вирусных и герпетических инфекциях, а также в период беременности и лактации. Противопоказаниями к назначению такого медикамента является и повышенная чувствительность организма больного к компонентам Полидексы и детский возраст до 2,5 лет, выявление вируса ветряной оспы в активной стадии, а также наличие глаукомы и альбуминурии. С повышенной осторожностью следует назначать Полидексу пациентам-гипертоникам, а также при выявлении тяжелых заболеваний печени, щитовидной железы и ишемии сердца. Курс лечение с помощью такого лекарственного средства составляет 5-10 дней, причем у детей и взрослых дозировка существенно отличается. Сходства и отличия препаратовНа самом деле, существует небольшая разница в таких препаратах, как Полидекса и Изофра. Медицинская практика показывает, что такие лекарственные средства позволяют добиться высокого эффекта при лечении гайморита, ринита и других патологий органов дыхания. Какие же сходства существуют у Изофры и Полидекса?
 Изучив состав каждого лекарственного препарата, можно сделать вывод, что спрей Полидекса является более эффективным лекарственным средством и оказывает на организм больного более выраженное противовоспалительное действие. Именно по этой причине при выборе Полидексы или Изофры при лечении гайморита лучше всего отдавать предпочтение первому медикаменту. Изучив состав каждого лекарственного препарата, можно сделать вывод, что спрей Полидекса является более эффективным лекарственным средством и оказывает на организм больного более выраженное противовоспалительное действие. Именно по этой причине при выборе Полидексы или Изофры при лечении гайморита лучше всего отдавать предпочтение первому медикаменту.Существенные отличия можно выделить и в особенностях применения каждого лекарственного средства. Перед тем как ввести в нос спрей Полидекса, рекомендуется его в течение непродолжительного времени подержать в ладонях и слегка подогреть. После этого необходимо обязательно хорошо очистить слизистую носа и лишь после этого интраназально ввести медикамент. В том случае, если лечение патологий органов дыхания проводится с помощью Изофры, то не требуется предварительно разогревать препарат. Следует лишь встряхнуть флакон с раствором и аккуратно впрыснуть его в каждую ноздрю, а после использования рекомендуется промыть нос морской водой. Изофру можно спокойно применять в сочетании с другими медикаментами, поскольку до сегодняшнего дня не было зафиксировано плохого взаимодействия между ними.
Спрей Полидекса чаще всего назначается для устранения такой патологии, как насморк, фарингит и синусит. Изофру же назначают при лечении различных лор-заболеваний, протекающих в острой и хронической форме. Иначе говоря, препарат Полидекса показан для устранения не только заболеваний носа, но и ушей.
Что выбрать при лечении ребенкаПри необходимости ответить на вопрос, что же лучше Изофра или Полидекса при лечении таких опасных патологий органов дыхания, необходимо обязательно учитывать возраст больного и состояние носовых путей и пазух. При подтверждении такого диагноза, как «гайморит» медикаментозная терапия может проводиться с использованием и Изофры, и Полидекса. Однако при вероятности развития аллергической реакции и в целях безопасности при лечении детей специалисту рекомендуется отдавать предпочтение Полидексе. Дело в том, что в таком препарате присутствуют антигистаминные вещества, которые существенно повышают риск развития аллергии. В то же время достаточно проблематично предсказать, как же отреагирует организм больного на лекарственное средство, в составе которого присутствует сразу три компонента. Проводить лечение патологий органов дыхания препаратом с одним активным веществом целесообразнее, чем с тремя. Однако, решение по поводу того, что применять Полидексу или Изофру, должен все же лечащий врач.
Полидекса и Изофра имеет много схожего между собой, но и то же время существенно отличаются друг от друга. Родителям необходимо знать об особенностях каждого лекарственного средства, что позволяет им сделать правильный выбор. Тем не менее лишь специалист может ответить на вопрос, что же применять при лечении патологий органов дыхания — узконаправленный препарат или комплексное средство с широким спектром действия. Лечение насморка: как выбрать препарат?Главная страница / Рекомендуем почитать 24 октября 2017 г. Один из наиболее часто встречающихся симптомов заболеваний дыхательных путей — это насморк. Он вызывает самые неприятные ощущения, поэтому каждый прилагает максимум усилий для того, чтобы побороть этот недуг. Ответа на актуальный вопрос: какое лучшее средство от насморка, не существует, поскольку причин и разновидностей этого недуга может быть много. Виды насморкаПричинами ринита могут выступать вирусы, бактерии, аллергены, взвеси вредных веществ в воздухе. Отдельно выделяют вазомоторный ринит, возникновение которого связано с нарушениями регуляции сосудистого тонуса слизистой носа. Лечение насморка различной этиологии принципиально разное. Насморк различается по характеру выделений из носа. Они могут отсутствовать, в этом случае единственным симптомом является заложенность. Выделения могут быть слизистыми, слизисто-гнойными, гнойными, с примесями крови. Средства от насморка и заложенности в этих случаях используются разные. Какие бывают средства от насморкаДля борьбы с неприятным симптомом используются различные группы препаратов. Сосудосуживающие средстваСамые популярные средства от простуды и насморка — сосудосуживающие средства. Как ясно из названия, они сужают сосуды слизистой носа, уменьшают отек и секрецию отделяемого. Такие препараты позволяют быстро восстановить носовое дыхание и улучшают самочувствие. На причину заболевания они не оказывают влияния и являются симптоматическим средством. Следует знать, что принимать такие препараты нужно строго по инструкции и не капать их более недели. Нарушение этого правила — основная причина вазомоторного ринита и атрофических изменений слизистой. Даже если после окончания срока лечения неприятные симптомы не прошли, не следует продолжать пользоваться сосудосуживающими препаратами, поскольку эффект будет обратным. Лазолван рино, Ксимелин, Африн, Отривин. Средства от насморка для детейна основе сосудосуживающих компонентов содержат действующее вещество в меньшем количестве. Поэтому не рекомендуется применять для лечения малыша взрослые формы выпуска. Називин, Назол Бэби, Тизин Ксило Био, Виброцил капли. Препараты, разжижающие слизьГустая слизь мешает очистить носовые ходы, затрудняет дыхание и служит субстратом для размножения патогенной микрофлоры. Избавиться от этой проблемы помогают муколитики. Они разжижают носовой секрет и позволяют очистить носовые ходы. Ринофлуимуцил. Солевые растворыБольшой популярностью пользуются препараты на основе морской воды, например Аква-Марис. Они оказывают благоприятное действие на слизистую, восстанавливая ее защитные свойства, а также способствуют очистке носовых ходов. Их можно использовать как самостоятельное средство, а также для предварительной очистки носа перед использованием других капель. Эти препараты безопасны и могут использоваться даже у новорожденных. Гипертонические растворы являются достойной альтернативой сосудосуживающим, они не вызывают привыкания. Аква-Марис, Аквалор форте, Африн Чистое Море. Капли с антибиотикамиВыделения желтого или зеленого цвета говорят о том, что причиной насморка является активное размножение бактериальной флоры. В этом случае необходимо эффективное средство от насморка на основе антибиотика. Перед выбором такого препарата следует проконсультироваться с врачом. Неправильный выбор капель или нарушение схемы лечения могут привести к серьезным осложнениям. Изофра, Полидекса. Средства на основе глюкокортикостероидовПодходы к лечению аллергических ринитов несколько иные, чем при насморке инфекционной этиологии. У таких пациентов должный эффект демонстрируют капли с кортикостероидами, например, Авамис. Эти препараты позволяют снять отечность слизистой, уменьшить количество выделений и восстановить носовое дыхание. Лечение этими препаратами должно проводиться под контролем врача. Превышение дозировки может вызвать негативные последствия. Авамис, Назонекс, Момат рино, Назарел. ГомеопатияГомеопатические средства от насморка безопасны, но их действие заметно не сразу. Эуфорбиум Композитум. Растительные препаратыКапли на основе эфирных масел любимы многими пациентами ввиду натуральности. Они не сушат слизистую, поэтому идеально подходят пациентам, которые окончили курс лечения сосудосуживающими препаратами либо страдают атрофическими заболеваниями слизистой. Существуют также комбинированные средства от насморка для взрослых и детей. Благодаря комплексному действию они оказывают хороший эффект. Пиносол, Санорин с маслом эвкалипта. Какой препарат выбратьВы убедились, что быстрое средство от насморка на основе сосудосуживающих веществ — не всегда оптимальный выбор. К выбору капель нужно подойти серьезно, оценив симптомы и определив характер насморка. Идеальный вариант, позволяющий правильно выбрать препарат для лечения ринита — консультация врача. Полидекса или изофра что лучшеМногие годы мамы всеми силами борются с насморком у детей. Разумеется, лечение при рините или гайморите назначается только врачом после тщательного обследования ребенка. Но иногда доктор назначает несколько средств на выбор. Тогда возникает резонный вопрос, какое средство выбрать. На основе множества фактов и отзывов будет проведено сравнение двух наиболее популярных препаратов для борьбы с ринитом: Изофра и Полидекса. Когда назначают ИзофруЗачастую Изофру назначают для лечения насморка бактериальной этиологии. Это безопасный и эффективный антибиотик, который подходит для применения как взрослым, так и детям. Благодаря такой своей универсальности он является одним из самых популярных фармацевтических средств для лечения осложнений бактериального насморка:
Лечение препаратом должно проходить строго под контролем врача, поскольку при самолечении насморка не бактериального происхождения при помощи антибиотика, состояние больного может еще больше ухудшиться. Как применяют ИзофруПри назначении Изофры ее лучше сочетать с комплексом препаратов, повышающих эффективность действующего вещества фрамицетина. Но обязательно следует помнить, что спрей нельзя применять вместе с мазями или каплями от грибковой инфекции, поскольку последние значительно снижают эффективность антибиотика. Изофра выпускается исключительно в форме спрея. Это обосновано тем, что в таком виде происходит впрыскивание мелкодисперсных частиц раствора, которое показало себя гораздо лучше, чем лечение каплями. В чем особенности ПолидексыВ отличие от Изофры, Полидекса является разнонаправленным препаратом, в состав которого входит не одно действующее вещество. Активными компонентами этого спрея выступают:
Это позволяет отнести препарат одновременно к антибиотикам, антигистаминным и сосудосуживающим средствам. Различия между Полидексой и ИзофройИтак, несмотря на схожесть препаратов в форме выпуска и противомикробного действия, они являются абсолютно разными медикаментами.
Как видно уже из состава, препараты представляют собой совершенно разные лекарственные средства и вовсе не выступают аналогами друг друга. Когда назначают ПолидексуРазница, прежде всего, заключается в том, что в состав Полидексы входит два вида антибиотика, которые влияют на совершенно разные группы микроорганизмов. Это значительно расширяет спектр показаний к его применению. За счет содержания фенилэфрила, спрей также эффективно сужает сосуды в слизистой, чем не может похвастать Изофра. Более того, в состав Полидексы входит гормон, который помимо снижения аллергических реакций оказывает противовоспалительное действие. Все это позволяет назначать его при прохождении антибактериальной терапии людям, склонным к аллергии. Назначение ИзофрыВ отличие от Полидексы, Изофра за счет своего более простого состава имеет меньшее количество противопоказаний. Полидекса же противопоказана людям с глаукомой, гипертензией или ишемической болезнью сердца. Более того, при заболеваниях щитовидной железы также запрещено использовать этот спрей. Такие ограничения объясняются наличием не одного действующего вещества в составе, как у Изофры. Кстати, Полидекса выпускается еще в форме капель, которые направлены на лечение воспалений среднего уха. Состав капель и спрея немного отличается, тем не менее это еще раз доказывает более широкий функционал препарата. Несомненно, такой комплекс активных веществ, как у Полидексы, на первый взгляд кажется более разумным и выигрышным для эффективного лечения.
Как правильно использовать препаратыОтносительно различий при введении, нужно знать, что перед использованием Полидексы очищается слизистая носа, после чего вводится спрей. Если вашему ребенку врач диагностировал гайморит, в качестве лечения подойдут оба препарата. В этом случае стоит сделать выбор обезопасить от возможной аллергии или нагрузить организм по полной наверняка действенным лекарством, но без гарантий отсутствия аллергической реакции. Полидекса точно защитит от возможных высыпаний, но в то же время Изофра является узконаправленным препаратом с одним антибиотиком в составе. Решение о выборе делает врач на основе тщательного изучения состояния больного и его анализов. После выполнения рекомендаций врача, обычно улучшение состояния заметно уже через несколько дней. «Изофра» или «Полидекса» — что лучше при гайморите? :: SYL.ruНасморк — это очень распространенное заболевание среди пациентов любого возраста. Сам по себе он не опасен, но может повлечь за собой патологические изменения слизистой оболочки, что, в свою очередь, вызывает такие осложнения, как гайморит, ринит, аденоидит и другие. Поэтому очень важно вовремя получить соответствующее лечение. В аптеке продается масса назальных препаратов схожего действия, поэтому выбрать зачастую бывает трудно. Что входит в состав «Изофры»Главной составляющей назального средства «Изофра» является антибиотик группы аминогликозидов фрамицетин. Он используется исключительно для местного применения при различных недугах верхних отделов дыхания. На 1 мл этого препарата приходится 800 тыс. единиц основного компонента, это в разы ниже максимальной дозы. Активный компонент препарата уничтожает такие виды бактерий:
Лечение «Изофрой» дает хороший результат, поскольку именно эти микроорганизмы являются причиной заболеваний верхних дыхательных путей. Что лечит «Изофра»При возникновении вопроса, «Изофра» или «Полидекса» — что лучше, следует внимательно изучить инструкцию того и другого препарата.
На противопоказания этого препарата следует обратить особое внимание, он запрещён:
Хотя побочные эффекты у этого препарата наблюдаются редко, после его применения всё же может возникнуть:
После прекращения приема «Изофры» эти симптомы проходят. Состав «Полидексы»Многие, кому приходилось лечить гайморит, на вопрос «Изофра» или «Полидекса» — что лучше при гайморите, отдают предпочтение последнему препарату.
Исследования доказали, что совокупность этих компонентов оказывает действие на разные области патогенетической цепи, принимающие участие в развитии воспалительных процессов верхних органов дыхательной системы. Когда применяется «Полидекса»Препарат «Полидекса» обладает следующими свойствами:
Благодаря комплексному воздействию препарат «Полидекса» можно использовать вместо нескольких средств. Он назначается при:
Этот препарат запрещен к применению:
Нельзя использовать для лечения малышей до 2,5 лет, с большой осторожностью «Полидекса» может применяться при гипертонической и ишемической болезни, нарушениях функций щитовидной железы. В чём сходство этих препаратов«Изофра» или «Полидекса» — что лучше выбрать, в чём между ними сходство? Одинаковых качеств у этих препаратов совсем немного. Основное это то, что оба они относятся к группе антибиотиков, следовательно, применять их можно не более 10 дней, также препараты запрещены беременным и кормящим мамам. Оба средства выпущены одной и той же фирмой, ценовая политика у них тоже почти одинаковая, больше ничего аналогичного в этих двух средствах нет. Поэтому, если возникает вопрос, «Полидекса» с фенилэфрином или «Изофра» — что лучше, нужно всё-таки узнать, чем они отличаются. Отличие препаратов «Изофра» и «Полидекса»Отличие этих двух препаратов весьма существенно, ведь в составе «Изофры» присутствует одно активное вещество, а «Полидексе» — это многокомпонентное средство, включающее в себя два антибиотика. Именно поэтому, в отличие от «Изофры», «Полидекса» не только устраняет болезнетворные бактерии, но и помогает избавиться от неприятной симптоматики заболеваний верхних отделов дыхательной системы. К отличиям также можно отнести разницу в противопоказаниях. «Полидекса» запрещен для малышей до 2,5 лет, поскольку из-за своего состава может стать причиной тяжелых побочных эффектов. А вот «Изофру» можно использовать, начиная со второго года жизни. Различается и подготовка к применению — перед использованием лекарства «Полидекса» нужно очистить полость носа от выделений, и немного нагреть флакон с препаратом в руках. «Изофра» требует более тщательной подготовки — перед процедурой нос необходимо правильно промыть теплой водой с добавлением соли. ОсобенностиЧтобы решить, что лучше при аденоидах — «Изофра» или «Полидекса», а также при лечении других недугов верхних отделов дыхания, необходимо понять, в чём состоит особенность каждого из них. «Изофра» зарекомендовала себя как довольно безопасное средство для детей и взрослых, которое может обеспечить качественное лечение бактериальных заболеваний носа. «Полидекса», кроме антибактериального свойства, обладает еще и антигистаминным, поэтому часто назначается детям, подверженным аллергической реакции. Входящие в состав два антибиотика, делают спектр действия этого препарата значительно шире, поэтому назначается даже после операции. Так все-таки, что лучше — «Изофра» или «Полидекса»? Отзывы об этих двух средствах свидетельствуют о том, что каждое из них эффективно, выбирать нужно исходя из симптоматики. Что выбрать?«Изофра» или «Полидекса» — что лучше применить, особенно когда речь идет о лечении ребенка? В самом начале болезни, когда симптоматика ещё не так красноречива, лучше предпочесть «Изофру». Исходя из выше изложенного, при выборе «Изофра» или «Полидекса» — что лучше для детей, следует руководствоваться следующими нюансами:
Если болезнь запущена, одним назальным спреем вряд ли удастся обойтись, понадобится длительное комплексное лечение. Возможные последствияЛюбой из этих препаратов должен назначаться исключительно врачом. Самолечение такими сильнодействующими средствами может быть чревато серьезными патологиями. Человеческий организм индивидуален, поэтому реакция бывает непредсказуемой. Лечение или «развод на деньги»?Российский рынок лекарственных препаратов заполнен препаратами с недоказанной эффективностью. Конец февраля – время, когда из года в год наблюдается вспышка ОРВИ и гриппа. Далеко не все при первых признаках заболевания пойдут к врачу. Большинство из нас предпочитают лечиться, понадеявшись на фармацевта в аптеке или на рекомендации родных и близких в духе: «Я принимал, мне помогло». Сегодня главный показатель эффективности лекарственных препаратов основывается на выводах доказательной медицины. Доказательная медицина выделяет четыре основных типа лекарственных препаратов в зависимости от их доказанной или недоказанной эффективности и обозначает их буквами от A до D. Приведенный ниже список препаратов, которые активно рекламируются у нас в период простуд, не входит в классы А и В. Это значит, что препараты не прошли РКИ и не включены в основные международные списки лекарственных препаратов. Самое интересное, что этих препаратов нет и в списке Формулярного комитета Российской Академии медицинских наук. При этом часть из них входит в официальный российский список жизненно необходимых и важнейших лекарственных препаратов (ЖНВЛП). Попадание в такой список с одной стороны уменьшает стоимость препарата, с другой — упрощает процедуру закупок и позволяет увеличить объем продаж, то есть мы имеем дело с государственным лобби. Гомеопатические средства Согласно данным доказательной медицины, эффективность гомеопатических средств равна плацебо. Между тем на российском рынке существует целых ряд гомеопатических препаратов, которые «притворяются» лекарствами. Это так называемы интерфероны. Самые известные торговые названия — «Анаферон», «Гриппферон», «Эргоферон», «Ренгалин». Эффективность интерферонов доказана только в виде инъекций при лечении вирусного гепатита, рассеянного склероза и рака. В виде же таблеток и капель в нос при ОРВИ и гриппе интерфероны не оказывают никакого действия. Также к разряду гомеопатических относятся «Афлубин» и «Оциллококцинум». Антибиотики локального действия Капли «Полидекса», «Биопарокс», «Изофра». До недавнего времени назальные препараты с антибиотиками были в ходу и активно применялись в качестве дополнительного средства при основном лечении. В 2013 году провели исследования, которые поставили точку в вопросе использования подобных капель при рините. Иммуностимуляторы Действием иммуностимуляторов объясняют «взбадривание» иммунных клеток, то есть такие препараты призваны укрепить иммунитет. Между тем как врачам известен факт, что при помощи лекарств простуду в принципе нельзя предотвратить. Иммунитет стимулируется только болезнью или прививкой (вакциной). Тем более при помощи иммуностимуляторов нельзя вылечиться от простуды, так как они, строго говоря, лекарствами не являются. Так, «Кагоцел» характеризуется производителем как противовирусный препарат, индуктор интерферона. На официальном сайте Минздрава РФ нет информации о результатах клинических исследований данного препарата. На самом деле исследования проводились, но без соблюдения современных требований РКИ и при недостаточной выборке, чтобы можно было сделать достоверный вывод. К тому же эти исследования подвергались критике за нарушение законодательства, так как проводились на военнослужащих и лицах с психическими заболеваниями. «Циклоферон» – еще один индуктор интерферона. Изучался в СССР как противовирусный препарат для животных, зарегистрирован в нашей стране для лечения людей в 1995 году. Активное продвижение препарата началось с 2001 года и продолжается по сей день. В отличие от «Кагоцела» эффективность «Циклоферона» подтверждают ряд клинических исследований, но опять же без учета современных требований РКИ. Препарат не входит в справочник лекарственных средств Формулярного комитета РАМН и не зарегистрирован в качестве лекарственного средства нигде в мире, кроме России и стран бывшего СНГ. «Полиоксидоний» — также российский препарат против любых инфекций и ОРВИ, который используется только в России и в Грузии. На основе действующего вещества в 2001 году даже была разработана вакцина «Гриппол», а позднее препарат «Лонгидаза». До сих пор эффективность препарата не подтверждена независимыми клиническим исследованиями. Все перечисленные иммуностимуляторы внесены в обновленный список ЖНВЛП 2019 года и имеют одни из самых высоких показателей по продажам на российском рынке. Препараты «загадочного» действия Наряду с иммуномодуляторами «Кагоцелом», «Полиоксидонием» и «Циклофероном», в список ЖНВЛП входят препараты, эффективность которых известна только производителям этих лекарств, которые позаботились о клинических исследованиях, но получили спорные результаты. Прежде всего это «Арбидол» и «Ингавирин». «Арбидол», действующее вещество которого изобретено еще в 70-х годах, был благополучно забыт до начала нулевых годов, когда начались поиски российских аналогов зарубежным противовирусным препаратам. Единственное клиническое исследование, которое проводилось по препарату, спонсировалось производителем. В 2015 году опубликовали промежуточные результаты, которые оказались неубедительными. Окончание исследования планировалось на 2017 год, однако до сих пор его результаты неизвестны. «Ингавирин» зарегистрирован Минздравом РФ для рецептурного применения, но имеет очень небольшую доказательную базу, что в свое время вызвало критику. Группой российских ученых из НИИ гриппа при участии сотрудников компании, производящей препарат, было опубликовано прямое сравнение «Ингавирина», «Тамифлю» и «Рибовирина» по результатам применения их на мышах. Итог – «Ингавирин» менее токсичен, но уступает в эффективности. «Бронхомунал» («Имудон»), производимый в Швейцарии, также подвергся клиническим исследованиям при непосредственном участии производителя. Результаты показали, что препарат снижает риск ОРВИ у детей, но с оговоркой – применять нужно осторожно, так как не хватало более подробных данных, которые могли бы исключить системную ошибку. Вывод – представленные результаты «несколько запутаны» и затрудняют достоверный анализ. Пить или не пить Вышеназванные препараты, несмотря на их недоказанную эффективность, не причинят вреда. Другое дело, что вылечить от серьезного заболевания с их помощью вряд ли получится. Что нужно знать об основных проблемах со здоровьем младенцев: объясняет педиатр клиники «Чайка»О кашлеКашель — одна из самых частых причин обращения к педиатру. Детский кашель приносит беспокойство всей семье — все его слышат, нервничают и, даже если врач маме объяснил, что кашель не страшный и никаких лекарств принимать не нужно, — мужья и бабушки паникуют и давят на маму: «Безобразие, он у тебя уже две недели кашляет!». Мама в итоге сдается и снова бежит к врачу. На самом деле про кашель нужно знать несколько вещей. Если ребенку тяжело дышать, если дыхание учащенное, как после бега (хотя ребенок не бегал) — нужно идти к врачу. Если кашель сохраняется больше месяца — ребенка нужно обследовать, врач должен разобраться в причинах хронического кашля. В остальном, если кашель продолжается до месяца, при этом ребенок активный, ест как обычно, веселый, у него нет дыхательных проблем — можно не переживать. Единственное, что действительно важно делать при любом кашле — это увлажнять воздух и давать ребенку достаточное питье. В начале заболевания кашель сухой, потом раздраженные клетки начинают производить больше слизи — отходит мокрота. При этом неважно, где она — в горле, или ниже в бронхах. Простой бронхит — это такое же ОРЗ, как и фарингит, трахеит или ринит. Кроме того, стоит иметь ввиду что ребенок старше двух лет (как, впрочем, и любой взрослый человек) имеет право покашливать в течение дня до шести раз, будучи при этом абсолютно здоровым. Дело в том, что в наших бронхах образуется слизь, она имеет в том числе защитную функцию. Эта слизь из нижних дыхательный путей поднимается наверх с помощью специальных ресничек. Когда она подходит в область глотки, у нас начинает першить в горле и мы ее прокашливаем — то есть делаем «кхе-кхе». В этот момент слизь сглатывается, попадает в кишечник, оттуда в туалет. Это нормальный физиологический механизм. У детей до двух лет кашлевой рефлекс снижен — когда слизь поднимается в горло, она не раздражает рецепторы глотки и не вызывает желание откашляться. О сопляхВ начале заболевания сопли чаще всего прозрачные и жидкие, с течением болезни они густеют, могут менять цвет на желтоватый, зеленоватый, особенно по утрам, когда содержимое застаивается в носу. Зеленые сопли вовсе не означают, что присоединилась какая-то жуткая бактериальная инфекция, что нужно срочно бежать к врачу. Это просто разные стадии насморка. Пока ребенок живет только в семье, никуда особо не ходит, контактирует только с мамой-папой, бабушкой и дедушкой, он привыкает к их флоре — она не воспринимается организмом как агрессивная. Когда ребенок начинает ходить в сад, он сталкивается с другой флорой. Новые микроорганизмы попадают на слизистую, она начинает производить больше слизи, чтобы защититься и не дать возбудителям проникнуть внутрь. Кроме того, в саду ребенок может болеть ОРВИ много раз подряд, при этом тоже будут сопли. О коликахБоли в животе, особенно у детей на первом году жизни, особенно, если это первый ребенок — очень частая причина беспокойства родителей. Механизм колик неизвестен. Возможно, они связаны с незрелостью нейромышечного аппарата у младенцев, возможно у ребенка частичная непереносимость молочного сахара, которая, впрочем, обеспечивает ребенку частый стул, но вызывает вздутие живота и боли. Становление микрофлоры тоже может играть в этом роль. Американский исследователь детского сна и врач-педиатр Марк Вайсблут и вовсе считает, что колики связаны с нарушением сна, он даже называет эту проблему через слеш — «колика/повышенная нервозность» потому что начинаются колики примерно, когда материнский мелатонин – гормон регуляции сна — уже не циркулирует у ребенка, а собственный еще не начал вырабатываться. Колики бывают с двух недель до четырех месяцев примерно. Если у ребенка не проходят боли в животе после отхождения стула или газа — можно подумать о том, колики ли это. Например, аллергия на белок коровьего молока тоже сопровождается болями в животе. Другие симптомы такой аллергии — слишком обильное срыгивание, боли при сосании и покраснение кожи вокруг ануса. И это единственный случай, когда кормящей маме требуется диета. Все остальные идеи, что нельзя есть овощи или красное или еще чего-то — это мифы. Мама и так, бедная, спит мало, устает и переживает — нет пользы в том, чтобы ее еще и на гречку с водой сажать. Никакой специальной диеты при грудном вскармливании соблюдать не нужно. Ну разве что еще алкоголь пить нельзя. О сыпяхУ детей бывает множество сыпей, которые не требуют лечения. О прививкахПрививки нужно делать все — и обязательные и дополнительные. До сих пор многие тревожные родители боятся прививок. Все антипрививочные материалы в сети используют запугивание и люди примеряет на себя каждую негативную ситуацию — вот, осложнение бывает одно на 100 тысяч, а вдруг именно мой ребенок окажется этим случаем. Все прививки проверяются большими статистическими исследованиями. Например, в 2016 году были завершены два исследования на тему прививок. Первое — по поводу пневмококковой инфекции проводилось в Латинской Америке с 2000-го по 2016 год. Оно показало, что за эти годы в странах, где в национальный календарь была включена вакцина от пневмококковой инфекции, заболеваемость пневмониями снизилась на 31 % у детей до двух лет и на 24% у детей в возрасте двух-пяти лет. Очень часто в моей практике приходится объяснять, успокаивать и убеждать в необходимости прививок, если возможно убедить. В современном мире, когда все путешествуют, границ нет, приезжих много и коллективный иммунитет падает из-за антипрививочных настроений — прививки тем более важны. Да, действительно бывают осложнения. Но процент осложнений гораздо ниже чем частота осложнений от самого заболевания. К сожалению, бывает, что человека невозможно убедить — и говоришь все это в никуда. О доказательной медицине и российском образованииЯ закончила медвуз в 2009 году. Выйдя на работу в поликлинику, я ничего не знала про доказательную медицину — в России ей не учат. Это положение и желание разобраться не давали мне покоя — в попытке найти ответы я забрела на форум Русмедсерв, где черным по белому было написано, что все эти лекарства — полная ерунда, что они не имеют никакой доказанной эффективности, что их можно выбросить его в помойное ведро. Постепенно стало понятно, что и некоторые из тех лекарств, которые рекомендуют в наших медвузах (вроде капель в нос Полидекса или изофра) тоже нигде в мире не используются. Так что образование, которое мы получаем в России, отличается от международных стандартов. Но благо есть интернет и если появляется вопросы — а у нормального начинающего врача они появляются — вся информация доступна. Пациентам тоже стоит относиться критично к тому, что говорят врачи и пишут в сети — все перепроверять. Если нет доверия врачу, нужно пойти к другому. В интернете, я рекомендую конкретные сайты Medspecial, Русмедсерв, на них можно полагаться. Это ресурсы созданы на основании доказательной медицины. Если какие-то подходы меняются — информация там обновляется. признаки и симптомы, цены на лечение в Санкт-ПетербургеЛюбые воспалительные процессы, развивающиеся в гайморовой полости, носят собирательное название – гайморит. Они могут различаться по морфологии, этиологии (причине), патогенезу (патологическому развитию и прогнозу), но имеют сходную клиническую картину и лечатся с помощью одних препаратов и методов с определёнными корректировками, что позволяет объединить их в одну нозологическую единицу (заболевание). В момент рождения гайморова (околоносовая) пазуха еще не сформирована. Она представлена в виде щели или микроскопического мешочка. Присоединение гайморита в этот период маловероятно, но не исключено. Чаще всего диагноз гайморит в возрасте до 2,5-3 лет связан с гипердиагностикой родителей. Формирование полости происходит только к 2,5-3годам, после чего гайморит становится не просто возможным, но часто встречающимся явлением. Наши врачи смогут точно установить, является ли заболевание началом развития воспалительного процесса в полости или это только банальный насморк, а опасения родителей преувеличены. По мере роста ребёнка и его черепной коробки происходит анатомическое развитие гайморовой пазухи, которая будет окончательно сформирована к 15-17 годам (индивидуально). С этого времени течение и лечение гайморита у подростка не отличается от взрослого. ОпасностиПропустить начало развития заболевания у ребёнка крайне опасно. Своевременное обращение в нашу клинику позволит не только целенаправленно заняться лечением любого респираторного заболевания, но и не допустить присоединения столь грозного осложнения. Возможные осложнения гайморита у детей:
Причины возникновения гайморита у детейНаиболее частой причиной развития гайморита у детей является банальный насморк. Часто этого достаточно и насморк через некоторое время прекращается, но если такие знахарские методы неэффективны, насморк не проходит, а состояние ребёнка начинает ухудшаться, необходимо немедленно обратиться к специалисту нашей клиники для своевременной диагностики возможного гайморита и назначения специфического лечения. По этиологии (причинам) гайморит бывает:
Нередко гайморит развивается в результате осложнения инфекционных заболеваний – грипп, скарлатина, корь, тонзиллит. Предрасполагающий фактор – снижение иммунитета. СимптомыГайморит не имеет специфической симптоматики и камуфлируется под обычные простуду, грипп, ОРВИ, что вызывает трудности диагностики. Типичные симптомы гайморита у детей:
Симптомы неспецифичны. Даже внимательные родители не всегда могут адекватно оценить свои наблюдения, продолжать лечить насморк, ОРВИ, хотя процесс уже начал развиваться дальше и становится опасным. Только врачи нашей клиники смогут проанализировать полученные клинические наблюдения, данные лабораторных и инструментальных исследований и вовремя поставить правильный диагноз, назначить лечение. Лечение детского гайморитаТерапия назначается с учетом стадии заболевания, состояния ребёнка, наличия осложнений. Необходимо обеспечить эффективную эвакуацию гнойного содержимого, слизистого секрета из гайморовой пазухи. Для нормализации дренажа назначаются сосудосуживающие назальные капли, спреи (Називин, Нафтизин, Длянос), снимающие отёк слизистой и обеспечивающие расширение путей оттока. Сосудосуживающие интраназальные (внутрь носовой полости) средства назначаются краткими курсами из-за риска развития атрофии слизистой. Для борьбы с инфекцией назначается лечение антибиотиками. Чаще всего используют как пероральное (таблетки) применение препаратов, так и внутривенное введение антибиотиков широкого спектра действия (цефалоспорины, Азитромицин) в условиях стационара. Из местных антибиотиков наилучшие результаты у Полидекса, Изофра. Симптоматическое лечение заключается в назначении противовоспалительных, жаропонижающих и обезболивающих средств, антигистаминных препаратов, иммунномодуляторов, мультивитаминов. ПрофилактикаСпециальных средств профилактики нет. При насморке, трудно поддающемся лечению в течение нескольких дней, прогрессировании процесса, ухудшении состояния ребёнка, необходимо немедленно обратиться к врачам, которые не только поставят правильный диагноз, но и своевременно назначат специфическое лечение. Recordati S.p.A — Фармацевтическое производство> Продукция> РоссияRecordati S. p.A — Фармацевтическое производство> Продукция> Россия p.A — Фармацевтическое производство> Продукция> РоссияФармацевтическое производство RUSFIC LLC предлагает фармацевтические специальности в следующих терапевтических областяхДля получения дополнительной информации посетите сайт Rusfic http: // www.rusfic.ru Антиинфекционные средства
Сердечно-сосудистая система
Желудочно-кишечный тракт
Гинекология и акушерство
Урология Отредактированная стенограмма НОЦ. Конференц-звонок по доходам или презентация MI 7-мая-20 14:00 по Гринвичу Конференц-звонок по доходам или презентация MI 7-мая-20 14:00 по Гринвичу Q1 2020 Отчет о прибылях и убытках Industria Chimica e Farmaceutica SpA, Милан, 12 июня 2020 г. (Thomson StreetEvents) — Отредактированная стенограмма конференц-звонка о доходах Recordati Industria Chimica e Farmaceutica SpA или презентация в четверг, 7 мая 2020 г., в 14:00:00 по Гринвичу. ТЕКСТ версия стенограммы =============================== ================================================= Корпоративный Участники ================================================= =============================== * Andrea Recordati Recordati Industria Chimica e Farmaceutica S.П.А. — Генеральный директор и директор * Луиджи Феличе Ла Корте Рекордати Industria Chimica e Farmaceutica SpA — финансовый директор группы * Марианна Тачке Рекордати Industria Chimica e Farmaceutica SpA — директор по связям с общественностью и корпоративным коммуникациям ================ ================================================== ============== Участники конференц-связи =================================== =============================================== * Кристофер Энтони Райан БофА Merrill Lynch, Исследовательский отдел — Аналитик * Джорджио Таволини Интермонте SIM S. Изофра — официальная инструкция по применению (в форме спрея назального), показания и противопоказания, аналоги дешевле.Изофра спрейИзофра — антибактериальный препарат, который применяется для устранения местного воспалительного процесса, локализующегося в полости носа или пазухах. Благодаря выраженному бактерицидному эффекту спрей широко применяется в клинической практике не только ЛОР-специалистами, но и врачами терапевтического профиля. При его применении отмечается относительно редкая частота побочных эффектов или осложнений. СтруктураВ качестве основного активного ингредиента, представленного в спрее Isofra, является фрамицетин . Его массовая доля на один миллилитр раствора составляет 12 мг, кроме того, определяется наличие дополнительных веществ, в том числе хлорида натрия и лимонной кислоты. В качестве вещества для поддержания лекарственной формы используется вода. Форма выпускаКапли в нос Изофра выпускается в пластиковом флаконе, объем которого составляет 15 мл. Изготовлен из непрозрачного пластика. Это предотвращает попадание солнечного света в основной активный ингредиент. Наконечник снабжен распылителем, позволяющим равномерно распределить средство в полости носа. Снаружи тоже пластиковый колпачок. На флаконе содержится основная информация о препарате. Изофра продается в картонной коробке, к которой прилагается инструкция по применению. Принцип действия и свойстваФармакологический эффектИзофра проявляет свой основной механизм действия за счет наличия антибактериального агента, который является основным компонентом. Этот аминогликозидный антибиотик способен проявлять бактерицидное действие против микробных агентов, имеющих грамположительную или грамотрицательную структуру. Ведь лекарство проникает через клеточные стенки и действует на генетический аппарат, воздействуя на рибосомные элементы. Связь с бактериальным белком — необратимое развитие, постепенно клетка синтезирует белок низшего типа, который не может выполнять свои функции в полной мере. Впоследствии белок клетки превратится в полностью дефектный, что способствует потере функции бактериальной клетки. Это приводит к ее гибели и предотвращению дальнейшего прогрессирования воспалительных процессов, вызываемых аналогичными микробными агентами. ФармакокинетикаIsofra из-за свойств высокой адсорбции имеет мало информации, касающейся ее свойств. При попадании на слизистую оболочку происходит быстрое всасывание. Из-за низких дозировок вещества, которое используется, есть предположение, что Изофра действует только на местном уровне, не проходя стадии метаболизма в клетках печени или мочевыводящей системе. Изофра отличается тем, что развитие резистентности на фоне ее применения происходит в крайне редких случаях, особенно на фоне длительного лечения. Показания к применениюИнструкция по применению Изофры говорит о том, что лекарство можно использовать как основной и вспомогательный компонент для лечения воспалительных заболеваний. Показанием к воспалениям являются:
Показана эффективность при лечении инфекций, вызываемых стафилококковой, стрептококковой флорой, клебсиеллами и кишечной палочкой. В профилактических целях Изофру применяют перед предстоящими оперативными вмешательствами на верхних дыхательных путях, гайморовых пазухах, а также на среднем ухе. Обязательным условием перед применением является отсутствие видимых повреждений слизистых оболочек, наличие травматических повреждений, а также обнаружение сообщающегося хода в носовых пазухах. ПротивопоказанияПеред применением Изофры следует внимательно прочитать все пункты инструкции. В том случае, если он примет его на фоне противопоказаний, риск развития побочных эффектов или серьезных осложнений увеличивается в несколько раз. Среди основных противопоказаний к применению можно выделить:
Относительными противопоказаниями, при которых не назначают Изофру, являются следующие патологии:
Побочные эффектыРазвитие побочных эффектов может быть причиной чрезмерно завышенной дозировки или гиперчувствительности, возникшей на фоне индивидуальной реакции со стороны организма. Изофра редко дает побочные реакции, что связано с наличием невысокого процента абсорбции действующего вещества в тканях, поскольку препарат действует в основном на локальном участке. Среди побочных реакций, возникающих в результате применения, можно выделить:
ПередозировкаРазвитие передозировки при применении Изофры в клинической практике не зафиксировано. Это связано с тем, что системная абсорбционная способность сведена к минимуму. Теоретически проявление передозировки в виде:
Инструкция по эксплуатацииДозировкаДля взрослых пациентов оптимальный режим дозирования — вводить от 4 до 6 раз в день в каждую ноздрю. Увеличение допустимой дозировки возможно только по решению специалиста. Через 3-5 дней с момента лечения проводится оценка динамики процесса с возможной корректировкой терапии. Режим примененияIsofra отличается тем, что спрей для носа, который является единственной формой выпуска, обеспечивает равномерное распределение в полости носа. Частицы действующего вещества Изофра проникают в любую часть полости носа, что создает неоспоримое преимущество, особенно при наличии травматических воздействий. Для равномерного распределения препарата необходимо производить его в вертикальном положении; для этого голова откидывается назад, чтобы предотвратить утечку.После инъекции голова удерживается в таком положении несколько минут. С целью улучшения распределения препарата разрешается проводить массирующие движения, прижимая крылья носа к перегородке. Использование в детствеИзофра для детей разрешается с года. Показания к применению для детей — это не только патологии, при которых поражается носоглотка, но и этмоидит. Благодаря наличию фрамицетина, входящего в состав, происходит быстрая и эффективная борьба с бактериальными патогенами. Наибольший лечебный эффект наблюдается на фоне применения в первые дни проявления заболевания. При бесконтрольном применении образуются опасные побочные реакции и осложнения. Именно поэтому требуется обязательная предварительная консультация специалиста, а также тщательное обследование. Дозировка не зависит от возраста пациента и его массы тела. Инструкция по применению Изофры для детей гласит, что одной инъекции в каждую ноздрю достаточно трех раз в день.
Это связано с тем, что из-за того, что у детей недостаточная дифференцировка в придаточных пазухах носа и более глубокая васкуляризация слизистой оболочки, происходит быстрое развитие дисбактериоза в полости носа. БеременностьИзофра противопоказан при беременности. Подобная реакция обусловлена тем, что Изофра даже в небольших количествах проникает во внутреннюю среду, что приводит к формированию лечебного эффекта. Препараты аминогликозидов, в состав которых входит Изофра, характеризуются стойким тератогенным действием независимо от срока беременности. Воздействуя на организм плода, они образуют необратимые последствия со стороны слухового аппарата, вызывая стойкую двустороннюю глухоту. При кормлении грудью Изофра проникает через грудное молоко в организм ребенка.Это способствует развитию не только противомикробного действия, но и симптомов передозировки в виде слабости, угнетения ЦНС и сонливости. Лекарственное взаимодействиеПеред тем, как начать прием Изофры, необходимо проверить возможные реакции, возникающие в результате взаимодействия лекарств. Это необходимо для того, чтобы не допустить развития побочных эффектов или осложнений со стороны различных систем и органов. Комбинация Изофры с препаратами атропина, группой миорелаксантов, холинолитиками и ганлиоблокаторами не рекомендуется, так как существует вероятность формирования усиленных реакций со стороны мышечной и нервной систем в виде нервно-мышечных блокад, особенно на фоне тяжелой, ранее существовавшей неврологической клиники. Комбинация с антимикотическими средствами различных форм выпуска приводит к формированию пониженного терапевтического эффекта последних. специальные инструкцииПрименение Изофры следует проводить только под строгим контролем врача. Важная информация:
АналогиСреди аналогов различают:
Продолжительность и условия храненияЛекарство Изофра следует хранить и применять не более 3-х лет со дня изготовления. Условия хранения не должны превышать температурные показатели выше 25 градусов. ЦенаЦена капель в нос Изофра в среднем 340-360 руб. Препарат не самый дешевый, но качественный. Производитель: Laboratoires Bouchara-Recordati, Ирландия Код АТС: R01AX08 Farm Group: Форма выпуска: Жидкие лекарственные формы. Назальный спрей. Общие характеристики. Структура: Действующее вещество: фрамицетина сульфат 1 мл — 12,5 мг / мл. Фармакологические свойства:Фармакодинамика Фрамицетин — антибиотик группы аминогликозидов для местного применения.Концентрация фрамицетина, достигаемая при местном применении, обеспечивает его бактерицидную активность в отношении грамположительных и грамотрицательных микроорганизмов, вызывающих его. Фармакокинетика Из-за низкой системной абсорбции препарата исследований не проводилось. Показания к применению:В составе комплексной терапии инфекционно-воспалительных заболеваний верхних дыхательных путей, в том числе ринита, ринофарингита, синусита, при отсутствии поражения стенок пазух носа; воспалительные процессы после хирургических вмешательств (профилактика и лечение). Важно! Выезд на лечение Способ применения и дозы:Взрослым — по 1 инъекции в каждый носовой ход 4-6 раз в день, детям от 1 года — по 1 инъекции в каждый носовой ход 3 раза в день. При введении флакона держите флакон в вертикальном положении и слегка наклоните голову вперед, чтобы ввести лекарство в носовой ход в виде спрея, а не в виде струи жидкости. Продолжительность лечения до 10 дней. Особенности приложения:Препарат нельзя использовать для полоскания носовых пазух. При длительном применении препарата возможно появление резистентных штаммов микроорганизмов. Если в течение 7 дней лечения терапевтический эффект отсутствует, прием препарата необходимо прекратить. Возможность влиять на скорость реакции при движении или работе с другими механизмами. Используйте во время беременности или кормления грудью. Возможное токсическое действие на кохлеовестибулярный аппарат плода. Возможно системное проникновение через слизистую оболочку, поэтому препарат не следует назначать этой категории пациентов. Применение препарата в период лактации не рекомендуется, так как аминогликозиды проникают в грудное молоко. Детский. Побочные эффекты:Возможны аллергические реакции (крапивница, зуд). Взаимодействие с другими лекарственными средствами:Неизвестно При использовании любых других лекарств для местного применения обязательно сообщите об этом своему врачу. Противопоказания:Повышенная чувствительность (аллергия) к любому из компонентов препарата, включая фрамицетин и другие аминогликозидные антибиотики.Возраст до 1 года. Передозировка:Случаев передозировки не отмечено. Условия хранения:Препарат следует хранить при температуре не выше 25 ° С. Срок годности — 3 года. Условия отпуска:По рецепту Упаковка:Спрей для носа: флакон из светонепроницаемого полиэтилена 15 мл с наконечником и пластиковой навинчивающейся крышкой в картонной коробке. Последнее обновление от производителя 19.08.2019 Фильтруемый список Действующее вещество:ATXФармакологическая группаНозологическая классификация (МКБ-10)СтруктураХарактеристикаФрамицетин — бактерицидный антибиотик из группы аминогликозидов для местного применения в отоларингологии. фармакологическое действиефармакологическое действие — бактерицидное, антибактериальное местное, широкого спектра действия.ФармакодинамикаАктивен в отношении большинства грамположительных и грамотрицательных бактерий (Staphylococcus aureus, Escherichia coli, Klebsiella pneumoniae, Haemophilus influenzae) вызывающих развитие инфекционных процессов в верхних дыхательных путях. Показания к применению ИзофраВ составе комплексной терапии инфекционно-воспалительных заболеваний верхних дыхательных путей, в том числе: Ринофарингит; Гайморит (при отсутствии повреждения перегородок). Профилактика и лечение воспалительных процессов после операций. ПротивопоказанияПовышенная чувствительность к фрамицетину и другим антибиотикам из группы аминогликозидов; беременность; период грудного вскармливания. Препарат нельзя использовать для полоскания носовых пазух. Беременность и лактацияПротивопоказано при беременности и в период грудного вскармливания. Побочные действияВозможны аллергические реакции. ВзаимодействиеНе было выявлено клинически значимых лекарственных взаимодействий с другими лекарствами. Способ применения и дозыНасморк, гайморит, синусит, фарингит — все это серьезные заболевания, требующие немедленного лечения.Они возникают из-за инфицирования слизистых оболочек носа и носовых пазух. Для устранения этих и других недугов используют самые разные препараты, в том числе препарат Изофра, отзывы о котором говорят, что он неоднократно доказывал свою эффективность. Характеристика препарата «Изофра»Это лекарство относится к антибиотикам. Применяется при лечении ринитов различной формы и степени тяжести, а также при лечении ряда других заболеваний верхних дыхательных путей.Спрей показан как для детей, так и для взрослых. Обладает противовоспалительным и антибактериальным действием. Форма выпуска и составПрепарат «Изофра», отзывы о котором очень разные, изготовлен в виде спрея назального с дозатором, регулирующим равномерное поступление препарата в полость носа. Благодаря такой форме лекарство может добраться до самых труднодоступных мест. Препарат содержит действующее вещество — фрамицетина сульфат в количестве 12,5 мл на 800000 единиц.Объем флакона 15 мл. Производитель препарата — французская фармацевтическая компания Bouchard-Recordati Laboratories. В комплект входят:
Отзывы об этом средстве говорят о том, что его можно купить в каждой аптеке, отпускается только по рецепту врача и стоит около 150 рублей. Российские аналогиМногие пациенты перед применением спрея Изофра, отзывы о котором самые разные, ищут российский аналог, содержащий такое же действующее вещество, но по цене намного ниже.Эта категория людей будет разочарована, ведь на данный момент в России нет полного аналога этому препарату. По своим свойствам лекарство аналогично Биопароксу, который содержит антибиотический компонент — фузафунгин, а также имеет общие черты с Полидексом, в состав которого входят такие антибиотики, как неомицин, полимиксин В и дексаметазон кортикостероид. Последний также обладает сосудосуживающим, антисептическим и антигистаминным действием, что очень эффективно при аллергии.Аналогичный состав имеет фраминазин, обладающий аналогичным действием. Такой препарат вызывает гибель патогенных микробов и обладает антисептическим действием. Заменой препарата «Изофра» может стать «Протаргол», который хорошо лечит простуду и гайморит. Такое лекарство имеет совершенно противоположный состав и содержит ионы серебра. Протаргол рекомендуется тем, у кого аллергия на спрей Изофра. Не менее эффективен для борьбы с заболеваниями ЛОР-органов «Вибрацил». Снимает аллергическую заложенность носа, лечит риниты различных форм, но имеет множество противопоказаний — сосудистые и сердечные заболевания, сахарный диабет, атрофию слизистой оболочки носа, закрытую глаукому и многое другое. Значит, если врач прописал Изофру, то этот препарат надо покупать. И не заменяйте его самостоятельно другим инструментом. Фармакологический спрейДля препарата Изофра характерно бактерицидное действие на патогенные микроорганизмы. Отзывы говорят, что в результате этого процесса поражаются грамположительные и грамотрицательные бактерии. Препарат нашел свое назначение при острых вирусных заболеваниях верхних дыхательных путей, ассоциированных со стафилококковой, кишечной и гемофильной палочкой, клебсиеллой, шигеллой, протейом и рядом подобных инфекций.Препарат «Изофра», к сожалению, совершенно бессилен при заболеваниях, вызванных трепонемой, анаэробными или стрептококковыми бактериями. Действующее вещество фрамицетин, проникая глубоко в клетчатку патогенных микроорганизмов, снижает синтез вырабатываемого ими белка. В результате этого патогенные клетки разрушаются и погибают, а болезнь бесследно исчезает. Показания и противопоказания к применениюПрепарат обладает узким спектром действия и может применяться в терапевтическом лечении как самостоятельное средство или в сочетании с другими лекарственными средствами.Итак, Изофра эффективна при гайморите (отзывы не перестают говорить об этом), а также при рините, при котором слизистая носа страдает от инфекции. Хороший результат наблюдался при ринофарингите и других осложненных формах насморка. «Изофра» хорошо действует при гайморите. Отзывы говорят, что в этом случае нужно внимательно прочитать инструкцию к препарату, в которой подчеркивается, что препарат можно применять только при отсутствии всевозможных деформаций носовой перегородки. Они также используют лекарство при запущенных формах синусита, таких как лобный синусит и этмоидит. Применяют спрей для профилактики и лечения послеоперационных воспалительных процессов при ослабленном иммунитете организма. Здесь отмечается особый положительный эффект препарата, не сравнимый с любыми другими препаратами. В любом случае следует полностью исключить самостоятельное назначение этого препарата, особенно при лечении детского ринита. Подтверждают этот аспект об средстве «Изофра» отзывы. Детям Комаровский рекомендует использовать более щадящие методы лечения и лишь в редких случаях прибегать к антибиотикам данной направленности. Запрещается использовать капли в нос «Изофра», отзывы о которых не всегда положительные:
При беременности препарат способен нарушить внутриутробное развитие плода, а также легко проникает в грудное молоко, что негативно сказывается на состоянии малыша. Существует небольшая вероятность угнетения микрофлоры слизистой оболочки носа с последующим развитием дисбактериоза, что вызывает особую осторожность при применении антибиотиков, особенно в детском возрасте. Спрей «Изофра»: инструкция по применениюОтзывы о препарате говорят о том, что его использование должно контролироваться врачом, так как это лекарство является антибиотиком. Специалисты рекомендуют использовать спрей около недели, но не более 10 дней. Если за это время состояние пациента не улучшилось, следует назначить другой препарат или перепроверить диагноз текущего заболевания. Для применения препарата необходимо однократно распылить спрей в каждую ноздрю. Взрослым следует промывать нос 5-6 раз препаратом Изофра в течение дня. Отзывы рекомендуют детям в возрасте от 2,5 до 15 лет пропорцию уменьшить вдвое, то есть применять не чаще трех раз в день по одной инъекции в нос. Во время процедуры флакон держат в вертикальном положении, чтобы продукт не попал в глаза, уши или другую область лица. Голова должна быть немного наклонена.Далее введите кончик дозатора в ноздрю и нажмите. Предварительно следует очистить полость носа от корок, слизи и тщательно промыть. Только в этом случае можно добиться максимального эффекта. Не применять «Изофру» для промывания полости носа при гайморите, а также не применять препарат совместно с противогрибковыми средствами, так как они снижают действие антибиотика. Если три дня нет результата, то нужно обратиться к специалисту, чтобы пересмотреть уже назначенное лечение. Побочные действияВ связи с тем, что капли Изофра (отзывы о них в основном положительные) применяются местно, препарат не оказывает воздействия на весь организм. Побочных эффектов при его применении практически не наблюдается, лишь в отдельных случаях может возникнуть аллергическая реакция на антибиотик. Передозировка при соблюдении инструкции по применению полностью исключена, так как препарат плохо всасывается в полости носа и пазухах. Особая инструкция по применениюПеред применением спрея Изофра для лечения гайморита необходимо пройти специальное обследование у врача и сдать соответствующие анализы.Не будет лишним заранее проверить реакцию организма на антибиотик. При отсутствии противопоказаний и при условии назначения врача врачом можно смело применять его при лечении насморка как у детей, так и у взрослых. Необходимо строго регламентировать применение препарата «Изофра» и не применять его часто, так как существует вероятность появления штаммов микроорганизмов, на которые данный препарат не может повлиять. Препарат следует хранить в темном, недоступном для детей месте, при комнатной температуре, не выше 25 ° С.Срок годности, в течение которого следует использовать этот продукт, составляет три года. Изофра: отзывыДля детей инструкция допускает использование средства с 2,5 лет. Препарат следует применять строго по назначению врача. Это лекарство спасло многих детей от стойкого насморка, когда в течение нескольких недель текли густые зеленые сопли. Даже самый затяжной ринит проходит через двое суток после начала использования спрея Изофра (отзывы). Детям Комаровский рекомендует использовать другие препараты, хотя не видит ничего плохого в использовании именно этого спрея.По словам врача, препарат не относится к системным антибиотикам и не вызывает привыкания. Сам Комаровский этот спрей никогда не назначает, так как считает препарат недостаточно эффективным и малоизученным. Некоторые люди считают непрактичным держать бутылку в вертикальном положении. Отмечается и нефункциональный дозатор препарата Изофра — отзывы для детей говорят о том, что струя из него течет неравномерно. Есть родители, которые использовали спрей Изофра для лечения насморка у детей, но никакого результата это не принесло.Отрицательные отзывы обычно связаны с применением препарата без назначения врача. В данном случае его использовали для лечения аллергического синусита или ринита. Бывали случаи, когда даже рекомендации врача не помогали лекарству справиться с болезнью. Взрослые отмечают, насколько эффективна Изофра при гайморите, отзывы это неоднократно подтверждали. Положительным моментом является то, что при лечении таким препаратом нельзя пить антибиотики и не делать инъекции, так как спрей сам справляется с вредоносными бактериями.Полное выздоровление наступает на пятый день приема препарата. Доктор Комаровский — практикующий педиатр, и немногие из его родителей слышали о нем. У него своя детская поликлиника, а в свободное время изучает детские инфекционные заболевания. Не обошла вниманием педиатр и тема насморка у детей. По его словам, нет детей, которые бы не столкнулись с этим заболеванием. Он советует не лечить насморк, а купировать симптомы.По его мнению, сопли — это не что иное, как реакция организма на патогенные вирусы, и вместе со слизью, которую щедро выделяет нос, выделяются те бактерии, которые успешно борются с инфекцией. При лечении носовых пазух патогенные микробы беспрепятственно проникают в организм, вызывая более серьезное течение болезни. Поэтому Комаровский советует при насморке поддерживать слизистую оболочку носовой полости у ребенка во влажном состоянии.Кроме того, рекомендуется следить за тем, чтобы температура в детской была не выше 21 ° С, а влажность воздуха колебалась в пределах 75%. Основываясь на многолетнем опыте работы с детьми, врач дает следующие рекомендации при заболеваниях верхних дыхательных путей:
Только врач должен принимать решение о применении того или иного препарата при лечении того или иного заболевания.Всегда следует помнить, что не существует безвредных препаратов даже для местного применения. Спрей «Изофра» может быть полезен только в назначенной дозе и при соблюдении определенного периода лечения. Никогда не стоит заниматься самолечением, поскольку последствия таких действий часто бывают печальными. Ведение пациентов, взрослых и детей в ЛОР-практике часто требует использования назального спрея Изофра. В его состав входит антибиотик. Однако местное действие препарата на слизистую носа позволяет применять это лекарство с минимальными ограничениями.Предлагаемая инструкция по применению Изофры определит достойное место лекарства в домашней аптечке. В контакте с Одноклассники Инструкция по применению: дозировкаДозировка Изофры зависит от возраста пациента. Для взрослыхОдин спрей в каждый носовой ход до 6 раз в день. ДетскийОдин спрей в левый и правый носовой ход до 3 раз в день. Для правильного распыления лекарства нужно держать флакон в вертикальном положении.Не ложитесь спать, чтобы вдохнуть лекарство. В каком возрасте можно назначать Изофру детям? Согласно инструкции по применению Изофры спрей для носа безопасен для лечения детей без возрастных ограничений. Назначение препарата должно быть обосновано: у ребенка должна быть бактериальная инфекция. Решение о применении антибиотика принимает врач, наблюдающий за ребенком. Обычно Изофра спрей назначается на 7 дней. Возможно продление курса при наличии положительной динамики.Перед применением рекомендуется промыть нос раствором морской воды. Грудное вскармливаниеИнструкция по применению Изофра не ограничивает возраст применения препарата. Кроме того, исследования, проведенные учеными Московского медицинского университета, подтвердили высокую эффективность и безопасность препарата Изофра для детей до года, например, для и. Во время беременностиИнструкция по применению Изофры не содержит ограничений по применению препарата при беременности.Врачи придерживаются полярных взглядов. Некоторые специалисты считают, что лучше назначить местный антибиотик и остановить дальнейшее развитие болезни, чем строго запретить применение Изофры при беременности. Другие считают назначение спрея неоправданным риском из-за негативного влияния на развитие плода. Не занимайтесь самолечением, посоветуйтесь с врачом по поводу препарата. Меньше последствий от приема Изофры при беременности во 2 триместре, чем в 1 или 3 триместре. Как лечить простуду при беременности в первом триместре , . При грудном вскармливанииЭффект от применения Изофры в период лактации (в части выделения метаболитов препарата с молоком) не изучался. Однако препарат применяется местно, в кровь практически не проникает. Соответственно, и с молоком он не выделяется, поскольку для этого требуется высокая концентрация препарата или его метаболитов в крови, что характерно для препаратов общего действия, принимаемых внутрь, а также инъекционных. Состав и форма выпускаОснову состава Изофры составляет действующее вещество — антибиотик фрамицетин сульфат из группы аминогликозидов в количестве 12,5 мг на 1 мл раствора или 8000 МЕ на 100 мл. Вспомогательные вещества: Таким образом, спрей представляет собой 1,25% раствор антибиотика с консервантами. Капли Изофры не производятся. В этом нет необходимости, гораздо удобнее и безопаснее использовать. Инструкции по применению капель Изофра нет. Он небольшой по объему — всего 15 мл, но при правильном использовании хватает надолго. Содержимое флакона — бесцветная прозрачная жидкость без запаха. Фармакологический эффектИзофра — мощный антибактериальный препарат с местным воздействием на слизистую оболочку носоглотки.Он активен в отношении грамположительных и грамотрицательных бактерий, а также кишечной палочки, не влияет на стрептококки и анаэробные инфекции. Бесполезная изофра бесполезна. Показания к применениюХотя препарат можно купить в аптеке без рецепта, решение о том, как принимать спрей Изофра, принимает врач. Нельзя забывать, что это антибиотик с рядом ограничений при приеме. При простудеПрепарат действует в:
Многочисленные отзывы свидетельствуют о хорошем действии спрея Изофра при длительном и взрослом применении. Спрей Изофра не нужен и даже вреден при простуде аллергического характера и при проблемах с носовой перегородкой, например, ее искривлением. Список спреев от аллергического ринита . При частом применении спрея в организме могут развиваться устойчивые к антибиотику штаммы, входящие в его состав, что снижает эффект от приема препарата. Отоларингологи часто назначают Изофру при гайморите. Не используйте спрей для полоскания носоглотки.Сначала промойте нос соленой водой, а затем распылите антибиотик в нос. Наилучший эффект в лечении достигается при использовании спрея в сочетании с другими лечебными процедурами и средствами. Изофра применяется при аденоидах у детей. Обычно в составе консервативной терапии аденоидов второй и третьей степени. Препарат удобно использовать для грудничков, что позволяет лечить данное заболевание в домашних условиях, не прибегая к дополнительным инъекциям антибиотика. ПротивопоказанияПротивопоказания Изофра делится на абсолютные и условные. К абсолютным относятся:
Узнать о наличии такой реакции можно сдав анализ у аллерголога. В случае применения спрея Изофра у детей данный анализ рекомендуется делать. Условные противопоказания: В соответствии с инструкцией по применению Изофры детям до года не разрешается применение препарата.
Взаимодействие с наркотиками и передозировкаПрепарат хорошо сочетается с другими лекарственными средствами и может быть назначен как компонент общей терапии при лечении заболеваний носоглотки и верхних дыхательных путей. Случаи передозировки в аннотации Изофра не указаны, так как препарат незначительно проникает в кровоток и оказывает чисто местное действие на полость носа. Побочные эффектыПомимо уже указанной аллергии на фрамицетин и вспомогательные вещества в составе спрея, среди побочных эффектов отмечается ухудшение микрофлоры носоглотки из-за воздействия антибиотика и развитие дисбактериоза носоглотки у детей. Различия между Полидексом и ИзофройИногда аналогом Изофры считают спрей назальный Полидекс. Этим же производителем является французская лаборатория Bouchard-Recordati, упаковка аналогичного дизайна. Однако это не одно и то же. Если вы принимаете назальные антибиотики, вам необходимо знать, чем отличаются Изофра и Полидекс. Различия Полидекса и Изофры значительны:
Таким образом, это более мощный комплексный препарат с антибактериальным, противовоспалительным, сосудосуживающим действием. Отметим, что в связи с более сложным составом и противопоказаниями у Полидекса их больше:
Что лучше: Изофра или Полидекс — однозначно не скажешь.Но логично начать лечение с более простого препарата — от Изофры. При его неэффективности — с разрешения врача перейти на Полидекс. Аналоги препарата ИзофраВ настоящее время в России нет полного аналога этому препарату. Препараты аналогичного действия, применяемые местно при рините и синусите:
Условия храненияИнструкция по применению Изофра ограничивает срок хранения до 3 лет. Спрей следует хранить в недоступном для детей месте, вдали от прямых солнечных лучей, в сухом помещении и при комнатной температуре. Хранение после вскрытияСрок годностиIsofra составляет 3 года после вскрытия, как и в закрытой упаковке. ЗаключениеСпрей для носа Isofra — это антибиотик. Входящий в состав фрамицетин эффективен против всех бактерий, вызывающих воспалительные процессы в верхних дыхательных путях. Изофра — безопасный препарат. При наличии показаний (насморк, гайморит) его можно применять беременным и детям без возрастных ограничений. Как правило, все антибиотики isofru не следует применять более 10 дней. Фраминазин и Биопарокс являются ближайшими аналогами Изофры. В контакте с Назальные препараты — Système respiratoire
Découvrez la list of medicaments de la sous-classe preparations nasales de la class système respiratoire de la классификации ATC.Vous pourrez ainsi Trouver des Médicaments тип: «décongestionnants et autres preparations à usage topique» ou encore «décongestionnants à usage systémique» utilisés для traiter et / ou prevenir les симптомов или douleurs. Chaque médicament s’accompagne d’une fiche explicative: собственные фармакологические методы, показания, противопоказания, предварительная подготовка, методы лечения и др …
Фенилефрин в ассоциацииСыпь при фарингите: Сыпь при фарингите у взрослых – Фарингит сыпь на телевозможные причины, симптомы, проведение диагностических исследований и лечениеГерпетический фарингит (его еще называют герпесным фарингитом) выступает одной из форм воспалений слизистой глотки. Данная патология считается одним из самых распространенных проявлений фарингита и может встречаться среди пациентов самых различных возрастных категорий. В нашей статье поговорим подробно об этом недуге, выясним, каковы его основные причины, как он проявляется у детей и взрослых, а, кроме того, разберемся, каким образом в настоящее время проводится лечение этого заболевания в зависимости от возраста пациента.  Общая характеристикаГерпетический фарингит может развиваться самостоятельно на фоне общего ослабления иммунитета под воздействием вирусных либо бактериологических инфекций. Наиболее распространенными симптомами заболевания являются следующие проявления:
ВозбудительГерпетическая форма этого недуга развивается под действием обычного вируса герпеса (напомним, что заражение герпетическим вирусом, как правило, осуществляется контактно через бытовые предметы, а также через кровь). Болезнь классифицируется по двум основным формам:
АнгинаВ случае отсутствия требуемых медицинских услуг патология может перерасти в герпетическую ангину, при этом основными симптомами станет резкое повышение температуры наряду с болью при глотании, тошнотой, рвотой, дискомфортом в брюшной полости, воспалением миндалин и образованием белой сыпи на слизистой глотки. Далее перейдем к рассмотрению основных факторов, влияющих на развитие герпетического фарингита (на фото).  Причины возникновенияПричины у этого заболевания могут быть следующие:
Как проявляется герпетический фарингит у детей?  Симптоматика у взрослых пациентов и у детейНаиболее ярко выражена и тяжело переносится симптоматика этого заболевания малышами в возрасте до трех лет. При герпетическом фарингите у детей в носоглотке появляются пузырьки, которые с ходом времени лопаются, превращаясь в небольшие язвы. В случае отсутствия лечения такие язвы полностью заполоняют ротовую полость, усложняя процесс употребления пищевых продуктов и мешая нормальному функционированию. Основными симптомами герпетического фарингита являются следующие проявления:
Взрослые переносят герпетический фарингит легче, чем дети. У малышей могут развиваться дополнительные заболевания в виде кори или мононуклеоза, что значительно усугубляет состояние малыша. Лечение этого недуга может вызвать бактериальное воспаление глотки и миндалин.  Проведение диагностикиКак же выявить герпетический фарингит у взрослых и детей? Диагностику проводят для определения уровня поражения организма. При этом выясняют первопричины заболевания и определяют дальнейшие терапевтические манипуляции. Из-за похожести симптомов с прочими воспалительными процессами во рту (например, при тонзиллите) врач может неправильно толковать жалобы больного и назначить ему в связи с этим неэффективную терапию. Проведение качественной диагностики исключает подобные ошибки. Базовыми способами диагностики являются:
Лечение детейВ чем состоит лечение герпетического фарингита у детей? Малышам при наличии этого заболевания назначается полоскание ротовой полости около шести раз в сутки. После наблюдения прогресса и видимого результата промывания сокращают до трех раз в сутки. Прием жаропонижающих медикаментов допустим только после достижения температурного показателя в тридцать восемь градусов. Допустимо использовать подобные препараты и при более низкой температуре в том случае, если у ребенка возникают судороги наряду с резким ухудшением состояния. После установления необходимого терапевтического плана лечащим врачом выписывается перечень допустимых медицинских препаратов. Их прием должен четко регулироваться. Нельзя пренебрегать рекомендуемым дозированием и правилами употребления медикаментов. При лечении детей важно соблюдать следующие рекомендации: 
При условии соблюдения всех вышеназванных правил лечения заболевание, как правило, отступает уже на шестой-седьмой день. На период терапии рекомендуют изолировать малыша от сверстников, для того чтобы избежать массового заражения. По завершении лечения герпетического фарингита детям требуется сдать повторные анализы и провести лечебные манипуляции по восстановлению естественной микрофлоры организма и иммунитета в том числе. Лечение взрослыхВ процессе лечения взрослых целесообразен прием антибиотиков широкого спектра воздействия в зависимости от симптомов и степени поражения организма. Также дополнительно для лечения герпетического фарингита взрослым пациентам прописывают противовоспалительные препараты.  Будет полезным выполнение полосканий ротовой полости с помощью отваров из календулы, шалфея, раствора соды, ромашки или марганцовки. Жидкость для полосканий должна быть обязательно теплой. Запрещается делать компрессы наряду с прогреванием и прочими тепловыми терапевтическими манипуляциями. Это связано с тем, что при воздействии высоких температур, патогенные вирусы быстрее развиваются и распространяются по организму. Беременные женщиныПри беременности можно проводить полоскания наряду с ингаляциями и принимать медицинские препараты, подобранные врачом. Фарингит в случае неправильного лечения может послужить причиной выкидыша, гипоксии или преждевременных родов. Лечение для беременных должно проводиться очень тщательно. Запрещается самолечение наряду с использованием средств из народной медицины. Допустимыми манипуляциями для женщин, находящихся в положении, являются следующие действия:
Общими рекомендациями для беременных также являются следующие советы:
 Профилактические мерыПрофилактические меры при развитии этого заболевания должны состоять из укрепления защитных функций иммунитета. Очень важно улучшать показатели организма, которые были во время болезни угнетены. Итак, для профилактики герпетического фарингита необходимо соблюдать следующие рекомендации:
Важно выяснить заранее, как предотвратить герпетический фарингит. Ангина – очень распространенное осложнение. 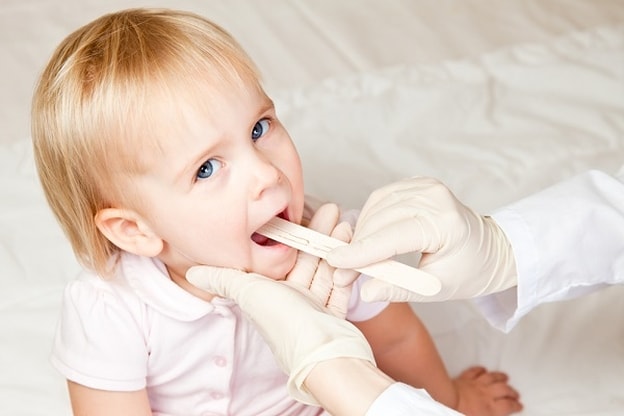 Возможные осложненияПри возникновении такого недуга, как герпетический фарингит, возможно появление тех или иных осложнений в случае проведения несвоевременного лечения, например, весьма вероятен переход острой формы фарингита в хроническую наряду с формированием герпетической ангины. Не исключено развитие сопроводительных патологий в виде бронхита, тонзиллита или трахеита. Возможна к тому же генерализация герпеса у маленьких детей. Фарингит у детей — симптомы и лечение
Что же на самом деле может вызвать такое заболевание как фарингит? Например, детский фарингит в основном вызван опасными и вредоносными вирусами, кстати, теми же вирусами, что возбуждают такие заболевания как грипп или простуда. В частых случаях фарингит может возникнуть и проявляться у детей, которые находятся в подростковом возрасте – инфекционный мононуклеоз. Этот вид заболевания вызывается отдельным типом вируса, который имеет название – Эпштейна-Барра. Только к 20 годам в человеческом организме вырабатывается иммунитет к такому виду заболевания как инфекционный мононуклеоз. Соответственно в этом же возрасте человек начинает намного реже заболевать фарингитом. Фарингит, также помимо вирусов может быть вызван разнообразными бактериями. На самом деле определение бактерий, которые вызвали заболевание необходимо, так как именно от этого будет зависеть дальнейшее лечение. Поэтому вирусный или бактериальный фарингит будут лечиться различными видами медицинских препаратов. Поэтому при заболевании нужно сразу же обратиться к врачу, который пропишет необходимые лекарства. Самостоятельное лечение может быть не только не правильным, но и даже вредоносным. Одна из самых распространенных бактерий, которая способна вызвать фарингит – стрептококк группы А. Кстати, именно эта бактерия является частой причиной в проявлении острого заболевания фарингитом. Помимо этого фарингит может, вызван в последствии заболевания гонореей или другими видами болезней, которые передаются половым путем. Симптоматика проявления детского фарингита.Первый симптом, который может проявиться у ребенка уже на второй день после заболевания – это кашель, хриплость, заложенность носа и насморк. Самый типичный симптом фарингита – это слезящиеся и раздраженные глаза. Иногда на теле ребенка может появиться сыпь – это также считается одним из симптомов фарингита. Бактериальный фарингит имеет свои симптомы – внезапная боль в горле и болевые ощущения в момент глотания. У ребенка будет подниматься температура, появятся головные боли. Горло начнет краснеть и опухать, на миндалинах могут появиться пятна беловато-желтого цвета. Помимо этого фарингит сопровождается неприятным запахом, который исходит изо рта больного. Ребенок может жаловаться на боли в животе или на тошноту. При появлении острого вида фарингита или бактериального фарингита у ребенка на теле может выступить сыпь. Выглядеть эта сыпь будет как солнечный ожог. Как правильно поставить диагноз?Когда доктор осматривает больного ребенка, он обязательно осматривает горло и ощупывает шею. На шее ребенка могут возникнуть определенные припухлости. С помощью мазка можно подтвердить или опровергнуть появление заболевания. Мазок берется из горла больного при помощи ватного тампона. Если ребенок заболел бактериальным фарингитом, результаты анализов могут выявить определенный вид бактерий, которые пробудили болезнь. Методика лечения фарингита у ребенка.Лечение такого заболевания как фарингит у ребенка необходимо проводить в зависимости от имеющихся симптомов болезни и причин проявления заболевания. Если вы не знаете, какое лучше медикаментозное средство применить при лечении, лучше всего обратиться к домашним методам. К примеру, уже давно известно, что чеснок отлично справляется практически с любыми заболеваниями горла. Обычно чеснок полезен на начальных стадиях заболевания, когда болезненные ощущения вызваны вирусами. Все потому что чеснок обладает прекрасными противогрибковыми и противовирусными свойствами. Чеснок можно употреблять отдельно или добавлять его в пищу. Самое главное при таком лечении не подвергать чеснок термической обработке, так как из-за температурного воздействия он может утратить все свои лечебные свойства. К примеру, можно воспользоваться одним из лечебных рецептов – в один стакан томатного сока можно добавить два предварительно измельченных зубчика чеснока, сюда же можно добавить соус Вустершир. Пить такой вид лечебного коктейля будет приятно во время еды. Для того чтобы облегчить боль в горле можно использовать и другие пищевые продукты. Например, как бульон, суп, овсянка или картофель. Для того чтобы больному было проще и легче употреблять пищу, ее можно измельчать в блендере. Для того чтобы успокоить сильную боль в горле необходимо использовать замороженные лакомства, такие как замороженный йогурт или фруктовое мороженое. Самое главное – при лечении фарингита у ребенка необходимо постоянно полоскать горло. Для этого можно использовать теплую воду, в которую добавляется немного соли. Вот только если ребенок достаточно маленький этот способ вряд можно будет применять. Поэтому другим выходом будет специальный раствор для полоскания горла, который можно всегда приобрести в аптеке. Кстати, такой вид лекарственного средства можно вполне приготовить самостоятельно в домашних условиях. Для этого необходимо развести 2 чайных ложки соли в одном стакане теплой воды. Острый фарингит у маленьких детей и способы лечения.Вызывается обычно острый фарингит бактерией, которая называется стрептококк. Помимо фарингита этот вид бактерий может быть причиной проявления скарлатины. В основном острый вид заболевания фарингитом может проявляться у детей до 17-18 лет. Дальше количество заболевания фарингитом резко снижается. Острый фарингит можно выявить по определенным признакам. Помимо острой боли в горле и определенных симптомах общего проявления заболевания появляются высыпания ярко красного цвета, которые напоминают текстуру наждачной бумаги. Такие высыпания могут появиться на животе, на груди и на руках. При остром фарингите боль в голе у ребенка может проявиться из-за воспалительного процесса, который затронул мягкие ткани. Такая инфекция как стрептококк воздействует на миндалины, и они опухают, краснеют и на них могут появиться гной или белые пятна. Лимфатические узлы, которые расположены по бокам шеи, также могут быть затронуты, они могут набухнуть – это и будет реакцией всего организма на стрептококковую инфекцию. Лечить такую острую боль в горле можно полосканием, используя раствор теплой воды с солью. Горло необходимо полоскать как можно чаще. Воспаленное горло может вызвать рвоту или тошноту. Боль в животе также может появиться у детей заболевших острым фарингитом. Главное следить за тем, чтобы организм не был обезвоженным. Для этого необходимо постоянно употреблять жидкость, маленькими, но частыми глотками. Автор публикации: Святослав Ситников Фарингит — симптомы, лечение, профилактика, причины, первые признакиОбщие сведенияГлотка (лат. pharynx) — это верхняя часть желудочно-кишечного тракта человека, расположенная между ротовой полостью и пищеводом. Фарингитом называют воспаление слизистой оболочки и лимфоидной ткани глотки. Новости по теме Различают острый и хронический фарингит. Причины заболеванияНаиболее часто встречается вирусный фарингит, который может быть вызван такими распространенными возбудителями респираторных инфекций как аденовирус, риновирус, вирус парагриппа, коронавирусами, вирус Эпштейна-Барр, цитомегаловирусом и др. Как правило, вирусный острый фарингит сопутствует любой респираторной инфекции (ОРВИ). Бактериальный фарингит возникает значительно реже и вызывается стрептококком, реже нейсериями, микоплазмами и хламидиями. Хронический фарингит может развиваться как следствие острой или хронической инфекции верхних дыхательных путей, а также при длительном раздражении слизистой оболочки глотки алкоголем, пылью, сажей и другими химическими и механическими агентами. Симптомы фарингита
При осмотре горла (фарингоскопии) отмечается покраснение стенок глотки, слизистая оболочка кажется рыхлой, могут быть увеличены небные миндалины. Симптомы острого фарингита при ОРВИ и других инфекционных болезнях, как правило, дополняются симптомами основной болезни: высокая температура, ринит, бронхит, кашель, признаки сильной интоксикации организма, боли в мышцах, сыпь и пр. При хроническом фарингите симптомы болезни менее выражены. Больной жалуется на чувство сухости или першение в горле, часто наблюдается сухой мучительный кашель. Диагностика фарингитаДиагностика основана, прежде всего, на тщательном осмотре больного и фарингоскопии. В случае необходимости доктор может назначить дополнительные исследования. Понятно, что не каждый эпизод боли в горле заставит вас обращаться к врачу. Однако следует понимать, что далеко не всегда вы сможете самостоятельно отличить течение бактериальной инфекции от вирусной. При подозрении на хронический фарингит следует обязательно обратиться в терапевту для определения причин заболевания и решении вопроса о лечении. ЛечениеЛечение фарингита зависит от его этиологии. В любом случае, из рациона исключают раздражающую пищу (горячую, холодную, кислую, острую, соленую). Рекомендуется обильное питье до 1.5-2 литров в сутки. Если вы курите, то на время лечения следует отказаться от сигарет или свести курение к минимуму (табачный дым является дополнительным раздражающим фактором для слизистой оболочки глотки). В случае вирусной природы заболевания, лечение в основном местное: полоскания горла антисептическими и противовоспалительными растворами, использование аэрозолей, ингаляции, лекарства в форме пастилок. В случае установленной бактериальной природы заболевания врач может назначить антибиотики. Обнаружили ошибку? Выделите ее и нажмите Ctrl+Enter. Что такое фарингит? Симптомы, лечение заболевания :: SYL.ruА вообще что такое фарингит? Это разновидность воспаления горла. И заболеть ребенок может в любое время года. Неважно, зима на дворе, лето — недуг не выбирает. Что становится причиной заболевания? Фарингит (симптомы, лечение нужно знать каждому родителю) в большинстве случаев вызывается теми же вирусами и бактериями, что и грипп. Развивается он в основном у детей, которые подвержены например, мононуклеозу. Это заболевание к более зрелому возрасту встречается реже. Фарингит, симптомы, лечение которого мы рассмотрим в статье, может быть вызван не только вирусами, но и бактериями. А значит, и лечение его бывает совершенно разным.  Так что при подозрении на заболевание не стоит прибегать к самолечению. Нужно обязательно обратиться к специалисту. Так что при подозрении на заболевание не стоит прибегать к самолечению. Нужно обязательно обратиться к специалисту.Фарингит. Лечение, симптомы у детей Признаки проявляются довольно быстро с начала заболевания. Точнее, уже на следующий день после заражения ребенок начинает кашлять и чихать, появляется першение в горле. Основным симптомом фарингита являются слезящиеся и раздраженные глаза. На теле ребенка может появиться сыпь. Бактериальный фарингит развивается немного по-другому. Болит голова, краснеет горло, миндалины покрываются беловато-желтым налетом. Ребенка может начать тошнить. Тело, как и в предыдущем варианте, покрывается сыпью, которая очень похожа на солнечные ожоги. Диагноз специалист поставит по результатам мазка, взятого из горла. Кстати, именно по этим же результатам будет определен вид бактерии, которую нужно лечить. Фарингит: симптомы, лечение народными средствами  Начинать лечение можно только после того, как определен вид заболевания. Но чаще всего нам на помощь приходят рецепты старины, которые проверены временем. Одним из таких средств является чеснок. Его нужно добавлять во все блюда, чтобы не заболеть. А если уже произошло заражение, то можно томатный сок смешать с перемолотым чесноком и выпить. Горло прогреется, и боль отступит. Часто при фарингите советуют есть больше мороженого, это замораживает боль. Но, по-моему, не стоит рисковать, а то можно получить полноценную гнойную ангину. И самый распространенный метод — полоскание горла соленой водой. Но его можно применить только в том случае, когда ребенок достаточно большой (маленькие детки просто наглотаются соленой воды). Острый фарингит: лечение  Заболевание в этой форме проявляется не только болью в горле, но и характерными высыпаниями на теле. Лечится так же, как описывалось выше. Но, кроме того, нужно обеспечить больному постельный режим, давать побольше пить. Можно брызгать горло спреями. Кстати, леденцы с антисептиком тоже являются прекрасным средством при остром фарингите. Подведем итоги Теперь вы знаете, какие имеет фарингит симптомы. Лечение его стоит начинать только после посещения врача, чтобы не навредить своему организму. Ведь не исключено, что болезнь имеет бактериальный характер. А это значит, что нужен комплексный подход к лечению. Так что не стоит проверять бабушкины методы и рекламируемые средства — нужно сразу идти в больницу. Фото и виды ангины: Виды ангины — МУ «Поликлиника ФНПР»Виды ангины — МУ «Поликлиника ФНПР»Ангина (медицинское название – острый тонзиллит) является одним из самых распространенных недугов. Он возникает при воспалении миндалин – расположенных в носоглотке скоплений лимфоидной ткани. Причинами воспаления могут быть вирусная, грибковая и микробиологическая активность. Болезнь характеризуется высоким уровнем контагиозности и передается воздушно-капельным путем. Пациента с диагностированным тонзиллитом нужно изолировать. Какой бывает ангина?Недуг подразделяется на несколько видов в зависимости от вызвавшей его причины и картины течения заболевания. Для определения конкретного вида врач осматривает горло больного.
Причины тонзиллитаНедуг чаще всего возникает у детей, поскольку миндалины у них еще до конца не сформировались, а значит, организм не обладает достаточным уровнем защиты. После 35 лет ангина практически не встречается, поскольку ткань миндалин начинает атрофироваться.
Основная причина тонзиллита – деятельность бактерий. Заболевание может иметь вирусную и грибковую природу. Если недуг воздействует только на поверхность миндалин, речь идет о катаральной, «легкой» ангине. Вовремя не вылеченная болезнь распространяется вглубь, что приводит к лакунарной и фолликулярной формам. В самых тяжелых случаях воспаление не останавливается на миндалинах, а переходит дальше, к другим внутренним органам. Результатом становится длительная потеря трудоспособности и иные, еще более тяжелые последствия. Тонзиллит вызывается широко распространенными бактериями. Заразиться можно от человека, который сам ангиной не болеет, но является источником микробов (даже если острая форма заболевания не проявляется). Распространенный вариант – тонзиллит, который начинает развиваться не снаружи, а изнутри организма. В теле каждого человека найдется немало бактерий, способных вызывать воспалительные процессы месяцами и годами. В таких случаях говорят о хроническом тонзиллите. Любое переохлаждение или снижение иммунитета приведет к обострению в виде острой ангины. Сравнительно редко встречается паразитарная форма. Ее возбудителями являются живущие в ротовой полости амебы. Основные симптомы
Первый признак – боль в горле, которая может быть достаточно сильной. Если лакуны миндалин расширились, а в их устьях виден гной, возникла лакунарная ангина. В таком случае температура может вырасти до 40 С. При фолликулярной форме миндалины покрываются желтыми шаровидными образованиями. Лакунарная и фолликулярная форма приводят к интоксикации организма. Продукты жизнедеятельности микробов распространяются по всему телу, что приводит к слабости и головной боли.Вирусная ангина имеет несколько иные симптомы. При ней появляются насморк и кашель, воспаляются глаза, голос становится хриплым. От других заболеваний вирусную форму отличают по болям в горле и покрасневшим миндалинам. Степени болезни
Существует несколько степеней тяжести заболевания.
В обычной ситуации обитающая в полости рта микрофлора не доставляет человеку никакого дискомфорта. Однако достаточно нарушить равновесие (например, резким перепадом температуры воздуха или чрезмерным переохлаждением), как естественная защита организма ослабевает и бактерии начинают вредить организму. Как выявить недуг
В большинстве случаев ангина легко диагностируется. Сложность может возникнуть только при определении формы заболевания. Так, если тонзиллит имеет исключительно вирусную природу, миндалины становятся красными, но налета на них не возникает. Если появились белые точки, скорее всего, речь идет о фолликулярной форме. Если при ангине отекает шея, немедленно обращайтесь к врачу – этот симптом говорит о появлении абсцесса. При диагностике особое внимание уделяется обнаружению гемолитического стрептококка. От его наличия или отсутствия зависит специфика лечения (необходимость назначения антибактериальной терапии). Чтобы понять, имеет ли место стрептококковая инфекция, проводятся следующие процедуры.
Также можно использовать общие анализы мочи и крови. В сложных случаях (при наличии осложнений) проводятся МРТ или КТ. Способы леченияВ ряде случаев ангину удается вылечить дома, без госпитализации. Однако при осложнениях следует обратиться к специалистам. При возникновении абсцессов нужно вскрыть очаг гноя. Процедура проводится в условиях стационара. Рассмотрим признаки, свидетельствующие о необходимости госпитализации:
Выбор метода лечения зависит от причины возникновения заболевания. Антибактериальные препараты назначаются при стрептококковой форме. Курс длится как минимум 7 дней. Нужно строго соблюдать рекомендованную врачом дозировку. В течение первых двух суток следует придерживаться постельного режима и много пить. Нельзя употреблять острые, холодные и горячие продукты. Если горло сильно болит, следует принимать исключительно полужидкую еду. Болезнь обычно удается вылечить за 7 дней. Ангина фолликулярная у детей — причины, симптомы, диагностика и лечение фолликулярной ангины у ребенка в Москве в клинике «СМ-Доктор»ПОЛУЧИТЬ КОНСУЛЬТАЦИЮ Содержание:Описание заболевания Симптомы Причины Мнение эксперта Диагностика Лечение Профилактика Вопросы Фолликулярная ангина у детей – инфекционное заболевание, вызванное преимущественно стрептококками, и характеризующееся поражением небных миндалин.  Диагностикой и лечением болезни занимается ЛОР-врач. Диагностикой и лечением болезни занимается ЛОР-врач.Описание заболеванияФолликулярная ангина – это средний по тяжести развития вариант тонзиллита, который может поражать как грудничков, так и подростков 15-18 лет. К патологии одинаково восприимчивы мальчики и девочки. Согласно статистическим данным, данное заболевание встречается у 8-15% детей.Болезнь характеризуется острым развитием, но при своевременном обращении к врачу сопровождается полным выздоровлением в 90-92% случаев. Опасность заболевания кроется в возможных осложнениях:
Поэтому каждый эпизод фолликулярной ангины должен быть под контролем врача. Госпитализация ребенку нужна не всегда. Однако важно, чтобы специалист оценил состояние и определил дальнейшую терапевтическую тактику. Симптомы фолликулярной ангины у детейФолликулярная ангина, как и большинство других форм тонзиллита, дебютирует с боли в горле (такая картина наблюдается в 80% случаев). Дискомфорт возникает остро – в первые сутки после воздействия провоцирующего фактора. Интенсивность боли варьирует от легкой до тяжелой. Это зависит от индивидуальных особенностей организма ребенка, агрессивности микроорганизмов и активности иммунной системы. Дискомфорт возникает остро – в первые сутки после воздействия провоцирующего фактора. Интенсивность боли варьирует от легкой до тяжелой. Это зависит от индивидуальных особенностей организма ребенка, агрессивности микроорганизмов и активности иммунной системы. Сопутствующие симптомы фолликулярной ангины у детей:
 Госпитализация детей с этим заболеванием проводится при резком ухудшении состояния или стойкой лихорадке, не поддающейся лечению жаропонижающими препаратами в домашних условиях. Госпитализация детей с этим заболеванием проводится при резком ухудшении состояния или стойкой лихорадке, не поддающейся лечению жаропонижающими препаратами в домашних условиях.Причины фолликулярной ангины у детейНебные миндалины – это первый барьер для различных микроорганизмов, которые проникают в дыхательные пути пациента. Они представляют собой скопления лимфоидной ткани, богатой иммунными клетками, защищающими человека от бактерий и вирусов.Фолликулярная ангина – результат «поломки» функции небных миндалин. Это может произойти либо на фоне массивного заражения микроорганизмами, либо при уже имеющемся иммунодефиците. Как в одном, так и в другом случае бактерии и вирусы (чаще всего стрептококки группы А) проникают в лимфоидную ткань и начинают размножаться. Миндалины превращаются из защитного органа в источник инфекции, которая с током крови может проникать в различные органы. В основе заболевания лежит локальный воспалительный процесс. На фоне расширения сосудов происходит покраснение миндалин и увеличение их в размерах. Факторы, которые создают условия для более легкого проникновения бактерий и вирусов в небные миндалины – это:
Мнение экспертаФолликулярная ангина – распространенное заболевание среди детей.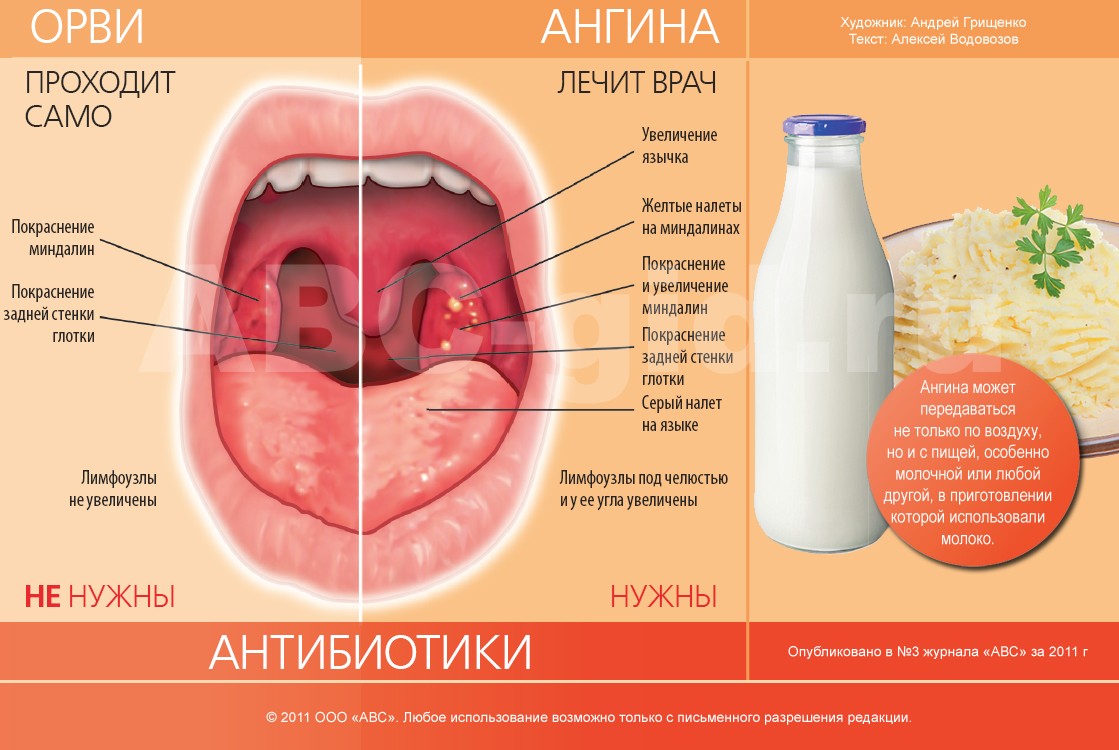 При своевременном обращении за помощью болезнь с успехом можно победить даже в домашних условиях, соблюдая рекомендации врача. Но обращаться к отоларингологу нужно как можно раньше. В 20-30% случаев патология очень быстро прогрессирует в более опасные варианты тонзиллита. Это связано с реактивностью детского организма и может повлечь за собой развитие угрожающих жизни ребенка осложнений. При своевременном обращении за помощью болезнь с успехом можно победить даже в домашних условиях, соблюдая рекомендации врача. Но обращаться к отоларингологу нужно как можно раньше. В 20-30% случаев патология очень быстро прогрессирует в более опасные варианты тонзиллита. Это связано с реактивностью детского организма и может повлечь за собой развитие угрожающих жизни ребенка осложнений.Диагностика фолликулярной ангины у детейПоставить диагноз «фолликулярная ангина» для ЛОР-врача не составляет труда. На первичной консультации врач оценивает общее состояние, собирает анамнез заболевания, анализирует жалобы пациента и его родителей.После этого в обязательном порядке проводится фарингоскопия. С помощью источника света и специального зеркала ЛОР осматривает ротоглотку, небные миндалины. При их увеличении и наличии типичных серо-белых налетов устанавливается диагноз фолликулярной ангины. Для оценки степени тяжести заболевания и выявления возможных сопутствующих заболеваний проводится комплексное обследование:
Если выявлены отклонения в работе других органов и систем, ребенка осматривают смежные специалисты (педиатр, окулист, гастроэнтеролог). Лечение катаральной ангины у детейФолликулярная ангина – одна из форм тонзиллита, которая хорошо поддается консервативному лечению. С помощью медикаментозных препаратов в 90-95% случаев удается достичь желаемого результата. Главное – вовремя начать прием правильных лекарств.Консервативное лечениеОсновной целью медикаментозного лечения фолликулярной ангины у детей является «очищение» небных миндалин от патогенных микроорганизмов и усиление иммунной защиты организма. С этой целью в отоларингологии используют следующие группы препаратов: С этой целью в отоларингологии используют следующие группы препаратов:
Хирургическое лечениеОперативные вмешательства при фолликулярной ангине могут быть показаны при образовании гнойников в области небных миндалин. Паратонзиллярные абсцессы опасны разрывом с проникновением гноя в сосуды, питающие головной мозг. Поэтому их вскрывают, удаляют содержимое и дренируют рану. Поэтому их вскрывают, удаляют содержимое и дренируют рану.Профилактика катаральной ангины у детейСпецифической профилактики фолликулярной ангины у детей не существует. Рекомендуется избегать переохлаждений, полноценно питаться, исключить контакты с больными сверстниками. В случае частых эпизодов ангины обязательно нужно проконсультироваться с врачом. Иногда единственным вариантом решения проблемы является полное удаление миндалин (тонзиллэктомия).Вопросы
Источники
Врачи-отоларингологи:Детская клиника м.Марьина РощаМосина Екатерина Ивановна Детский отоларинголог, врач высшей категории Игнатенко (Цивилёва) Елена Васильевна Детский отоларинголог, детский отоларинголог-сурдолог, оперирующий специалист Степанова Светлана Михайловна Детский отоларинголог, врач высшей категории Казанова Анна Владимировна Детский отоларинголог, оперирующий специалист, врач высшей категории, кандидат медицинских наук Горшков Степан Вячеславович Детский отоларинголог, оперирующий специалист Гнездилова Юлия Валерьевна Детский отоларинголог, оперирующий специалист Шишков Руслан Владимирович Детский отоларинголог, детский онколог, оперирующий специалист, врач высшей категории, профессор, д.  Текстильщики
Записаться
на прием Детская клиника м.Молодежная
Записаться
на прием Детская клиника м.Чертановская
Записаться
на прием Детская клиника м.ВДНХ
Записаться
на прием Детская клиника в г. Текстильщики
Записаться
на прием Детская клиника м.Молодежная
Записаться
на прием Детская клиника м.Чертановская
Записаться
на прием Детская клиника м.ВДНХ
Записаться
на прием Детская клиника в г. Солнечногорск, ул. Красная
Записаться
на прием Солнечногорск, ул. Красная
Записаться
на приемЗаписаться на прием Мы гарантируем неразглашение персональных данных и отсутствие рекламных рассылок по указанному вами телефону. Ваши данные необходимы для обеспечения обратной связи и организации записи к специалисту клиники. Главные виды ангины и в чем их опасностьВоспалительных заболеваний горла существует много, но часто нас беспокоит только один симптом – боль. Когда сильно болит горло, многие говорят об ангине, но важно отличать это заболевание от других похожих. Ангина – это острое воспалительное заболевание миндалин и небных дужек, вызванное стрептококком или стафилококком. Миндалины состоят из лимфоидной ткани и являются барьером на пути инфекций, поэтому воспаляются очень часто, но не каждое воспаление миндалин называется ангиной. Есть также специфические ангины, когда воспаление связано с конкретным микроорганизмом (ангина Симановского-Плаута-Венсана) и вторичные (герпетическая ангина, при сифилисе, инфекционном мононуклеозе). СИМПТОМЫ ГНОЙНОЙ АНГИНЫ Ангина начинается остро, резко повышается температура до 39-40⁰С, больного знобит, он отказывается от еды, очень слаб, много лежит. Если заглянуть в горло, можно увидеть воспаленные и увеличенные миндалины. Боль в горле особенно сильно проявляется при глотании, этим, в основном, объясняется отказ от еды у детей. Через некоторое время на миндалинах появляются гнойные налеты. Лимфоузлы увеличены в районе миндалин: под челюстью и возле уха. При классической гнойной ангине не бывает катаральных явлений: насморка, кашля, слезотечения. ВИДЫ АНГИНЫ Катаральная – поверхностное поражение миндалин. Катаральная ангина Лакунарная – проявляется образованием гноя в лакунах миндалин, при этом гнойный налет может быть распространен по всей поверхности. При этом лакуны выглядят расширенными бороздами, заполненными желтовато-белым содержимым. Налет остается только в пределах миндалин, легко снимается шпателем с поверхности, не оставляя эрозий или ранок (дифференциальный признак дифтерии). Лакунарная ангина Фолликулярная – в основном, поражаются фолликулы миндалин. При осмотре горла видны резко отечные гланды с вкраплениями гнойных островков, которые просвечивают через эпителий. Гной периодически высвобождается из фолликулов, оставаясь на поверхности миндалин. Фолликулярная ангина Некротическая – плотный зелено-желто-серый налет, неоднородная поверхность миндалин, язвы после отторжения участков налета до 2 см диаметром. Общее состояние тяжелое, резкая интоксикация, рвота, высокая лихорадка, нарушение сознания. Налет не ограничивается миндалинами, и может быть на всех соседних участках слизистой. Некротическая ангина ОСЛОЖНЕНИЯ АНГИНЫ Есть ранние и поздние осложнения ангины. Ранние вызваны распространением инфекции на соседние ткани: паратонзиллярный абсцесс, синусит, отит, гнойное воспаление лимфатических узлов, медиастенит. Поздние осложнения имеют инфекционно-аллергическую природу и поражают внутренние органы: ревмокардит, гломерулонефрит, острая ревматическая лихорадка, ревматическое поражение суставов. ЛЕЧЕНИЕ АНГИНЫ Всегда при подозрении на ангину следует обратиться за помощью к врачу. Никакими полосканиями и народными средствами ангину вылечить нельзя, все это может лишь ненадолго облегчить состояние. Обычно ангину лечат амбулаторно, при средней и легкой степени тяжести заболевания. Некротическая ангина – показание для госпитализации. После окончания курса антибиотиков обязательно назначают анализ крови и мочи, для контроля эффективности лечения. При правильном и своевременном назначении антибактериального препарата состояние улучшается уже на вторые сутки, но важно не прекращать прием лекарства, пока не окончится назначенный курс. При преждевременном окончании приема антибиотика велика вероятность развития хронической инфекции и осложнений. Независимо от течения заболевания, лакунарная и фолликулярная ангина часто приводят к развитию хронического тонзиллита. Дифтерия ВТОРИЧНЫЕ АНГИНЫ Острое воспаление миндалин при системном инфекционном заболевании называется вторичной ангиной. Такая ангина может развиться при дифтерии, кори, краснухе, инфекционном мононуклеозе, сифилисе. Герпетическая ангина – проявления тяжелой формы герпетической инфекции, на миндалинах и глотке при этом появляется характерная для герпеса сыпь. При вторичных ангинах всегда присутствуют другие специфические признаки основного заболевания. лечение и симптомы, диагностика ангины в Москве, Клинический Госпиталь на Яузе
Клинические проявленияСимптомы ангины проявляются в зависимости от вида возбудителя и степени тканевых поражений. Первичные признаки имеют схожесть с ОРВИ и гриппом. Основные формы заболевания:
Записаться на прием Как правило, симптомы ангины начинают свое проявление по окончании инкубационного периода. Очень высокая температура может привести к появлению фебрильных судорог.
Причины ангиныЗаражение происходит воздушно-капельным путем, через рукопожатие и при использовании предметов общего обихода. Причины развития острого тонзиллита:
Предрасполагающие к ангине факторы – хронические воспалительные процессы в околоносовых пазухах, полости носа и рта. Развивается заболевание по типу аллергически-гиперергической реакции, что является предпосылкой для развития серьезных осложнений (острый диффузный нефрит, ревматизм и пр.). Записаться к отоларингологу Методы диагностикиДиагностика ангины начинается с визуального обследования горла и основана на клинических симптомах болезни. Постановка диагноза осуществляется по результатам комплексного обследования:
В качестве обязательных мер диагностики назначается стандартная эндоскопия ЛОР-органов. Также проводится бактериологическое исследование на BL (бациллу Леффлера) для исключения дифтерии. Лечение ангины в Клиническом госпитале на ЯузеПри подозрении на ангину запрещается заниматься самолечением. Проведение своевременной диагностики и правильно поставленное лечение помогут предотвратить развитие хронической формы болезни. Госпитализации подлежат пациенты только при наличии опасных форм ангины. Начальные стадии заболевания поддаются амбулаторному лечению. Методика сводится к купированию основных признаков и устранению самого возбудителя. Основные назначения при ангине в Клиническом госпитале на Яузе:
Чтобы помочь организму справиться с инфекцией, врач назначает иммуномодуляторы и витаминные комплексы. Записаться на консультацию Профилактика ангиныПравила предотвращения заболеваемости:
Источники
Статья проверена врачом-оториноларингологом, к.м.н. Дубцовой Е.А., носит общий информационный характер, не заменяет консультацию специалиста. Острый тонзиллит (обиходное название — ангина)инфекционное заболевание с местными проявлениями в виде острого воспаления компонентов лимфатического глоточного кольца, чаще всего нёбных миндалин, вызываемое стрептококками или стафилококками, реже другими микроорганизмами, вирусами и грибами , Ангиной также называют обострение хронического тонзиллита. Наиболее часто встречаются вульгарные (обычные, банальные) ангины: катаральная, лакунарная, фолликулярная, фибринозная , флегмонозная, герпетическая и язвенно-пленчатая. В последние годы все виды ангин называют- Острый тонзиллит. Катаральная Катара́льная ангина развивается остро, пациент предъявляет жалобы на ощущение в горле жжения, сухости, першения, а затем возникает небольшая боль при глотании. Наблюдается клиника астено-вегетативного синдрома. Температура, как правило, субфебрильная. При осмотре миндалины гиперемированы, несколько увеличены в размерах, местами могут быть покрыты тонкой плёнкой слизисто-гнойного экссудата. Язык сухой, обложен. Наблюдается незначительное увеличение регионарных лимфатических узлов. Обычно клинические проявления исчезают в течение 3—5 дней. Фолликулярная Фолликулярная ангина начинается с повышения температуры тела до 38—39 °C. И возникновения сильной боли в горле при глотании, часто иррадиирующей в ухо. Лакунарная Лакунарная ангина протекает с симптомами, аналогичным фолликулярной, но более тяжело. При ней на фоне гиперемированной поверхности увеличенных миндалин появляются желтовато-белые налёты. Продолжительность заболевания 5—7 дней.. Фибринозная Фибринозная ангина характеризуется образованием единого сплошного налёта беловато-жёлтого цвета, который может выходить за пределы миндалин. Такой тип ангины может развиться из лакунарной либо протекать самостоятельно с наличием сплошной плёнки уже в первые часы заболевания. В последнем случае характерно острое начало с высокой лихорадкой, ознобом, тяжёлыми явлениями общей интоксикации, иногда с признаками поражения головного мозга. Флегмонозная (интратонзиллярный абсцесс) Флегмонозная ангина встречается относительно редко. Её развитие связано с гнойным расплавлением участка миндалины. Поражение, как правило, одностороннее. Миндалина увеличена, гиперемирована, поверхность её напряжена, при пальпации болезненна. При осмотре характерно вынужденное положение головы, увеличение регионарных лимфоузлов, болезненных при пальпации. Жалобы на боли в горле при глотании, разговоре; головную боль, повышение температуры тела до 39—40 °C, симптомы общей интоксикации. При фарингоскопии: миндалина увеличена, гиперемирована, поверхность её напряжена, при пальпации болезненна. Характерен тризм жевательных мышц, асимметричный зев за счёт смещения язычка и миндалины в здоровую сторону. Подвижность мягкого нёба ограничена. Герпетическая Герпетическая ангина чаще развивается в детском возрасте. Её возбудителем является вирус Коксаки А. Заболевание отличается высокой контагиозностью, передаётся воздушно-капельным и редко фекально-оральным путём. Язвенно-плёнчатая Возбудителем язвенно-плёнчатой ангины считают симбиоз веретенообразной палочки и спирохеты полости рта, которые часто обитают в полости рта у здоровых людей. Морфологические изменения характеризуются некрозом поверхности одной миндалины с образованием язвы. Больной предъявляет жалобы на ощущение неловкости и инородного тела при глотании, гнилостный запах изо рта, повышение слюноотделения. Температура тела, как правило, не повышена. В крови умеренный лейкоцитоз. Регионарные лимфатические узлы увеличены на стороне поражения. При ангине более чем в 50%[1] случаев основная этиологическая роль принадлежит β-гемолитическому стрептококку группы А., аденовирусам, вирусу герпеса, Энтеровирусу Коксаки, спирохете Венсана, грибам рода Кандида. Предрасполагающие факторы: местное и общее переохлаждение организма, снижение местного и общего иммунитета, травма миндалин, состояние центральной и вегетативной нервной системы, нарушение носового дыхания, хронические воспалительные процессы в полости рта, носа и околоносовых пазух[1]. Клинические проявления При остром первичном тонзиллите клиническая картина проявляется симптомами поражения миндалин — различной степени выраженности болью в горле при глотании, признаками общей интоксикации, гиперемией, припухлостью миндалин ,фибринозно-гнойным налётом в устьях лакун, серовато-желтыми налётом, под которыми обнаруживаются поверхностные малоболезненные язвы ,регионарным лимфаденитом. Начинается ангина с боли в горле и резкого повышения температуры тела до 39–40 °С (иногда до 41 °С). Боль в горле, как правило, сильная и резкая, но может быть и умеренной. Увеличиваются лимфатические узлы. Они хорошо прощупываются под нижней челюстью и при этом вызывают болезненные ощущения. Ангина может протекать и при меньших температурах тела — от 37 до 38 °C, но с бо́льшим поражением горла. Боли в горле нередко бывают и при ОРВИ, особенно аденовирусного происхождения, но при этом сравнительно редко увеличиваются лимфоузлы. Диагностика Основным диагностическим приёмом при распознавании является осмотр глотки — фарингоскопия, а также оценка жалоб и анамнеза заболевания. Также для определения вида инфекции проводится забор мазка слизи или гноя, который берётся с миндалин. Биоматериал направляется на разные виды анализов по решению лечащего врача. Из осложнений ангины наиболее часто встречаются острый средний отит, острый ларингит, отёк гортани, флегмона шеи, окологлоточный абсцесс, острый шейный лимфаденит. Лечение Основные рекомендации: постельный режим в первые дни заболевания, нераздражающая, мягкая и питательная диета, витамины, обильное питье. В лечении ангины выбор лекарственного средства зависит от типа микроба, вызвавшего болезнь. Тип препарата, дозировка и метод применения определяются лечащим врачом.
Часто при ангине любого происхождения отоларинголог назначает различные антисептические и очищающие растворы для полоскания горла, которые назначаются к использованию ежечасно. В последнее время специалисты считают, что полоскание горла не ускоряет процесс выздоровления, но возможно, облегчает самочувствие При температуре выше 38 градусов можно принимать жаропонижающие. При бактериальной этиологии ангин во многих случаях назначают антибиотик, обладающий активностью в отношении кокковой флоры (стрептококки и стафилококки), курс проводится не менее 7 дней, Для предупреждения ангины необходима своевременная санация очагов хронической инфекции (кариозные зубы, хронический тонзиллит, гнойные поражения придаточных пазух носа и др.), устранение причин нарушения носового дыхания. Ангина может быть контагиозной (особенно при скарлатине), поэтому больного надо поместить в отдельную комнату, часто проветривать её и проводить влажную уборку, не допускать к нему детей и пожилых людей. Растворы для полоскания горла:
Для того,чтобы полоскание было эффективным:
Необходимо полоскать горло курсом ( как минимум 3 раза в день 5 дней)
Применять в виде теплого настоя по1/2 стакана для полоскания при ларингите, тонзиллите, ангинах.
Врач – инфекционист Криницина Милена УЗ « 22 – ягородская поликлиника» Ангина (тонзиллит) — как лечить, профилактика, симтомыТонзиллит – одно из самых распространенных заболеваний. В дыхательные пути попадают инфекции вирусной или бактериальной природы (часто к одной из них присоединяется другая), вызывая воспалительный процесс. Всплеск тонзиллита чаще всего наблюдается в весеннее – зимний период, когда у многих отмечается ослабленность иммунитета. Также это заболевание может развиться на фоне уже имеющихся очагов инфекций в организме, например, при кариесе зубов, пародонтозе, гайморита и других. Передается тонзиллит преимущественно воздушно – капельным путем, возбудители: стафилококки, стрептококки, грибы, бациллы. Тонзиллит может иметь как острую (ее называют ангиной), так и хроническую форму. Острый тонзиллит чаще возникает в результате обострения хронической формы, когда человек со сниженным иммунитетом мог, к примеру, переохладиться. Симптомы заболевания тонзиллитом По сравнению с хроническим, острый тонзиллит проходит в более тяжелой форме: температура тела может повыситься до 40 градусов, больной ощущает очень сильную боль в горле, ему сложно делать глотательные движения. Миндалины отечны и увеличены, с наличием гнойных пробок. Заболевшие чувствуют головную боль, слабость, у них увеличены лимфоузлы. В зависимости от вида ангины, которая бывает лакунарной, герпетической, катаральной, фолликулярной и др. на небных миндалинах образуются гнойники, фолликулы, пленка — налет. При хроническом тонзиллите температура может повыситься до 38. У заболевшего на небных миндалинах наблюдается светлый налет, сами же гланды выглядят увеличенными и покрасневшими. Человек чувствует слабость, боль в мышцах, ломоту в суставах. Для хронического тонзиллита характерны стадии ремиссии и обострения. В период ремиссии очаг инфекции пассивен, и человека не беспокоят неприятные симптомы. Хронический тонзиллит – это длительное воспаление глотки и неба. Его простая форма имеет только местный симптом: боль в горле. Но если картину дополняют устойчивый лимфаденит шеи, изменения в работе сердца и высокая температура, то это уже токсико – аллергическая форма. Хронический тонзиллит имеет несколько стадий: компенсированную, когда очаг инфекции не активен, и декомпенсированную, когда возникает обострение вследствие многократных заболеваний ангиной, воспалений уха, носа. Тонзиллит (ангина) — как выглядит воспаление (фото заболевания) Фотография горла при гнойной ангине Фото — горло при фолликулярной ангине Катаральная ангина — фото Фото — лакунарная ангина Возможные осложнения при заболевании тонзиллитом Как и многие другие заболевания, тонзиллит опасен своими осложнениями. На втором месте, как правило, находятся сердечно — сосудистые заболевания. Перебои в работе сердца, одышка, тахикардия – это верные признаки того, что ангина дала осложнения. Еще один неприятный симптом после перенесенного тонзиллита – припухлость и болезненность лимфоузлов, на которые попала инфекция с небных миндалин. Это — лимфаденит. Также инфекция может распространиться с миндалин на окружающие ткани верхних дыхательных путей, что приведет к болям при глотании. И это заболевание является осложнением ангины и носит название паратонзиллит. Следует отметить, что известно более ста заболеваний, возникших вследствие осложнений после острого тонзиллита. К ним относятся разнообразные почечные, глазные, кожные болезни и заболевания щитовидной железы. Диагностика тонзиллита Начинается, конечно же, с осмотра врача, который определяет: являются ли небные миндалины и соседние ткани отечными и покрасневшими, воспалены ли ушные и шейные лимфатические узлы. Прежде, чем пациенту назначить лечение, ЛОР врач определяет характер воспалительного процесса: в какой форме протекает тонзиллит – хронической или острой, тип воспаления (гнойный, катаральный), ангина является первичной или вторичной, каков возбудитель (это определяется лабораторным путем – делается посев из зева). Лечение тонзиллита — специфика терапии В лечении тонзиллита могут использоваться как консервативные методы, так и оперативное вмешательство. Способы лечения зависят от специфики этого заболевания. При хроническом тонзиллите в случае необходимости назначают антибиотики в таблетках, а при ангине зачастую их вводят внутримышечно. Проводится и местное лечение: удаляют гнойные налеты на миндалинах, лакуны промывают противобактериальными растворами, назначается физиотерапия и курс витаминов с иммуномодуляторами. При остром тонзиллите рекомендуется орошение полости рта антисептическими растворами, полоскание, обработка миндалин йодосодержащими преператами (если на йод нет аллергических реакций), полезны ингаляции, рассасывание антибактериальных таблеток. Острый тонзиллит не рекомендуется лечить антибиотиками, ведь они снижают местный иммунитет. А вот если форма заболевания более тяжелая, то больному необходим обязательный постельный режим и антибиотикотерапия. Однако назначению антибиотиков должен предшествовать анализ результатов посева в области зева, который позволит выявить инфекцию – возбудителя. Если же человек страдает ангинами более, чем два раза в год, имеет осложнения после этого заболевания, а консервативное лечение не приносит ожидаемых результатов, то ему может быть рекомендовано удаление небных миндалин. Существует много современных методов проведения этой операции (инфракрасный лазер, ультразвук, биополярная, радиочастотная абляция и другие), но наиболее эффективным и щадящим многие считают метод холодноплазменной коблации Лечение тонзиллита (ангины) в ЛОР-центре Медквадрат в Москве, Куркино и Химках. Записаться на прием к врачуВиды ангины | Doctor-Says | Яндекс Дзен Ангина — инфекционное заболевание с острым воспалением миндалин. Некоторым людям стоит только намочить ноги или съесть мороженое — и ангина не заставит себя ждать. Возбудителями заболевания могут быть микробы, вирусы, бактерии. Врачу важно определить вид ангины, чтобы назначить правильное лечение. Виды ангины • Катаральная. Такому виду течения заболевания характерно поражение поверхности миндалин. Температура может подняться до 38°С, бактерии распространяются по небу, затрагивая и заднюю стенку глотки. • Герпетическая. Подвержены этой форме заболевания преимущественно дети. При такой форме симптомы проявляются достаточно быстро, а температура тела достигает 38-40°С. Симптомы крайне неприятны: боль в горле (особенно при глотании и приеме пищи), головная боль и мышечная (по всему телу). Могут наблюдаться нарушения в органах ЖКТ. Небо, глотка и миндалины покрываются маленькими красными пузырьками, которые через 3-4 дня обычно лопаются. • Лакунарная и фолликулярная. Второстепенные симптомы — боль в сердце, мышцах и суставах. При данной форме заболевания поражается поверхность в области лакун, а весь гнойный налет распространяется по свободной поверхности горла. В этом случае особенно важно знать, как правильно полоскать горло при ангине, так как необходимо устранить очаг воспаления и гнойный налет. • Некротическая ангина. Полоскание горла в этом случае необходимо, так как эта форма заболевания считается одной из самых тяжелых. Характеризуется более выраженным течением симптомов в виде лихорадки и рвоты. Из-за постоянной повышенной температуры может наблюдаться спутанность сознания. Анализ крови показывает лейкоцитоз. Миндалины поражены глубоко, вся поверхность слизистой оболочки покрывается неровным налетом желто-зеленого или серого цвета. Такие пораженные участки тканей отмирают, а при их дальнейшем удалении остается кровоточащая, неровная поверхность. Некроз может распространяться далеко за пределы миндалин, чем и представляют большую опасность. В таких случаях может быть показано профессиональное промывание миндалин. Это ангина? Изображения и симптомыСтрептококковая ангина — болезненное состояние, которое может поражать детей и некоторых взрослых в зимние и весенние месяцы. Бактерии вызывают фарингит, симптомы включают раздражение, покраснение и иногда скопление гноя в задней части глотки. Стрептококковая ангина может вызывать множество неприятных симптомов. Примеры включают:
У очень маленьких детей стрептококковая инфекция горло также может вызвать повышенное слюнотечение. Когда человек широко открывает рот, чтобы обнажить заднюю стенку глотки, большинство людей увидит несколько «нормальных» вещей:
Этот внешний вид может немного измениться при фарингите.Когда человек, страдающий стрептококковой ангиной, открывает рот и заглядывает внутрь, он, скорее всего, увидит:
Помимо визуального осмотра и быстрого теста на стрептококк, есть несколько симптомов, которые могут указывать на то, что это стрептококковая ангина, а не другое заболевание. Например, стрептококковая инфекция чаще связана с лихорадкой, чем с вирусной инфекцией. Еще одно отличие состоит в том, что ангина обычно не вызывает кашля, насморка или слезотечения. Вирусные инфекции и слизь в горле из-за аллергии или других состояний чаще вызывают кашель. Домашние средства могут облегчить симптомы боли в горле.
Детям младше 16 лет нельзя принимать аспирин, а также полоскать горло соленой водой или сосать маленькие сладости. Если диагноз ангины подтвердится, врач назначит антибиотики, обычно пенициллин или амоксициллин. Антибиотики могут сократить время, в течение которого симптомы сохраняются, снизить риск передачи бактерий другим и уменьшить вероятность развития осложнений. Если ангина вызвана вирусом, антибиотики не подействуют и их не пропишут. Бактерии, вызывающие ангины, относятся к группе A Streptococcus .Эти бактерии обычно передаются при контакте с инфицированным человеком или при вдыхании капель инфицированного человека. Чихание, совместное использование посуды или прикосновение к предмету после прикосновения инфицированного человека может привести к распространению стрептококковой инфекции в горле. Это связано с тем, что бактерии ангины чаще всего живут в носу и горле человека. Стрептококковая ангина очень заразна. Если человеку поставлен диагноз фарингит, он должен принять меры предосторожности и соблюдать правила гигиены, чтобы не заразить других, пока у него не будет лихорадки в течение как минимум 24 часов и симптомы не начнут улучшаться. У детей больше шансов заболеть стрептококком, чем у взрослых. Они часто находятся в тесном контакте друг с другом в детских садах и школах. Некоторые дети могут не иметь никаких симптомов, но являются переносчиками стрептококковых бактерий, вызывая заражение других. Любой, у кого температура выше 101 градуса по Фаренгейту и другие симптомы ангины, должен обратиться к врачу. Наличие лихорадки может сигнализировать о бактериальной инфекции, которую можно вылечить с помощью антибиотиков. В тяжелых случаях ангина может вызывать инфекции не только в горле, но и в других областях.Примеры включают ухо и, что более серьезно, кровь. Ангина может вызвать воспаление в организме, которое приводит к другим, более серьезным заболеваниям или осложнениям. По этой причине важно обратиться за лечением и получить окончательный диагноз. Антибиотики не лечат другие причины раздражения горла, а прием ненужных лекарств может означать, что они работают хуже, когда у кого-то действительно есть бактериальная инфекция. Если кто-либо принимает антибиотики от ангины и не чувствует себя лучше примерно через 2 дня приема, ему следует позвонить своему врачу. Стрептококковая ангина обычно проходит без лечения. Однако риск некоторых осложнений увеличивается без лечения: Врач может порекомендовать лечение антибиотиками для их предотвращения. фотографий ангиныРевматическая лихорадка может привести к болезненным и воспаленным суставам, определенному типу сыпи или повреждению сердечного клапана. Болезнь горла чаще всего встречается у детей, но поражает людей любого возраста. Найдите стоковые изображения ангины в HD и миллионы других стоковых фотографий, иллюстраций и векторных изображений без лицензионных отчислений в коллекции Shutterstock.Но у людей, страдающих стрептококковой ангиой, появляются дополнительные уникальные симптомы. Единственный надежный способ отличить стрептококк от вирусов, вызывающих боль в горле, — это пройти тест. © 1998-2020 Фонд медицинского образования и исследований Мэйо (MFMER). Стрептококковая сыпь в горле — это симптом, связанный с обострением ангины. Когда больные люди. Вы можете заразить себя, если прикоснетесь к чему-то, чем чихнул или кашлял человек, страдающий стрептококковой инфекцией, а затем почистите свой стрептококк. Боль в горле возникает быстро. Единственная копия этих материалов может быть перепечатана только для некоммерческого личного использования.фотографии ангины. Все права защищены. Стрептококковая ангина — это бактериальная инфекция, которая может вызвать боль в горле, которая иногда возникает вместе с кожной сыпью. Вы также можете собрать бактерии с дверной ручки или другой поверхности и перенести их в нос, рот или глаза. Несколько факторов могут увеличить риск инфицирования стрептококком: хотя ангина не опасна, она может привести к серьезным осложнениям. Если у вас или вашего ребенка есть признаки или симптомы ангины, обратитесь к врачу для быстрого обследования и лечения.Стрептококковая ангина обычно вызывает боль в горле и затруднение глотания. Стрептококковая сыпь в горле — это симптом, связанный с обострением ангины. Когда больные люди. Вы можете заразить себя, если прикоснетесь к чему-то, чем чихнул или кашлял человек, страдающий стрептококковой инфекцией, а затем почистите свой стрептококк. Боль в горле возникает быстро. Единственная копия этих материалов может быть перепечатана только для некоммерческого личного использования.фотографии ангины. Все права защищены. Стрептококковая ангина — это бактериальная инфекция, которая может вызвать боль в горле, которая иногда возникает вместе с кожной сыпью. Вы также можете собрать бактерии с дверной ручки или другой поверхности и перенести их в нос, рот или глаза. Несколько факторов могут увеличить риск инфицирования стрептококком: хотя ангина не опасна, она может привести к серьезным осложнениям. Если у вас или вашего ребенка есть признаки или симптомы ангины, обратитесь к врачу для быстрого обследования и лечения.Стрептококковая ангина обычно вызывает боль в горле и затруднение глотания. Чтобы распознать симптомы ангины, обратите внимание на любую боль в горле, в том числе затрудненное глотание. Сначала делается попытка быстрого стрептококкового теста, чтобы быстро определить возможное присутствие стрептококковых бактерий в горле пациента. Как выглядит стрептококковое горло? Стрептококковая ангина — это заболевание, вызванное бактерией бета-гемолитического стрептококка группы А (GABHS). 21 октября 2015 г. — Изучите доску Юлии Логиан «Стрептококковое горло» на Pinterest.Лечение антибиотиками снижает риск. Стрептококковая инфекция может привести к воспалительным заболеваниям, в том числе: Возможная связь между стрептококковой инфекцией и редким заболеванием, называемым педиатрическим аутоиммунным нейропсихиатрическим расстройством, связанным со стрептококками группы А (PANDAS). Чтобы распознать симптомы ангины, обратите внимание на любую боль в горле, в том числе затрудненное глотание. Сначала делается попытка быстрого стрептококкового теста, чтобы быстро определить возможное присутствие стрептококковых бактерий в горле пациента. Как выглядит стрептококковое горло? Стрептококковая ангина — это заболевание, вызванное бактерией бета-гемолитического стрептококка группы А (GABHS). 21 октября 2015 г. — Изучите доску Юлии Логиан «Стрептококковое горло» на Pinterest.Лечение антибиотиками снижает риск. Стрептококковая инфекция может привести к воспалительным заболеваниям, в том числе: Возможная связь между стрептококковой инфекцией и редким заболеванием, называемым педиатрическим аутоиммунным нейропсихиатрическим расстройством, связанным со стрептококками группы А (PANDAS). Хотя ангина — обычная форма инфекции, вызываемой стрептококковыми бактериями, это не единственный вид. Он может подтвердить, есть ли у вашего ребенка ангина или нет. Ваш врач назначит антибиотики, чтобы убить бактерии, вызывающие инфекцию. Это потому, что ангина может считаться разновидностью тонзиллита. Причиной появления этих признаков и симптомов может быть вирусная инфекция или другое заболевание. — Стрептококковая ангина — это бактериальная инфекция, вызывающая воспаление и боль в горле. На этой фотографии ангины видно воспаление и красные пятна, вызванные инфекцией. Многие из этих признаков и симптомов могут быть у вас или вашего ребенка, но у вас нет ангины. Тем не менее, нелеченный стрептококк может вызвать серьезные заболевания, такие как: Быстрое лечение антибиотиками может помочь предотвратить эти проблемы. Ваш ребенок этого не делает. Антибиотики не нужны, потому что эти осложнения, вызванные стрептококковой инфекцией, сегодня редки, благодаря лучшей диагностике и лечению.Стрептококковая ангина составляет лишь небольшую часть болей в горле. Это обычное заболевание… »PubMed Health:« Стрептококковая инфекция в горле »,« Стрептококковая инфекция в горле: лечение. 4 июля, 2016 5 июля, 2016 админ. Каждый день добавляются тысячи новых качественных картинок. Вот почему ваш врач обычно проводит тесты специально на стрептококковое горло. Ангина или ангина | Услуги неотложной помощи | ЛечениеЦарапающее, раздражение, боль в горле — одна из наиболее частых проблем, которые лечат медицинские работники FastMed. В зависимости от причины, боль в горле может быть лишь незначительным недостатком или признаком более серьезного заболевания, например ангины. В редких случаях боль в горле может считаться неотложной помощью. Если вы или кто-либо из ваших опекунов испытываете затрудненное дыхание, слюнотечение и значительные затруднения при глотании, немедленно обратитесь в скорую помощь.В противном случае вашу боль в горле можно вылечить в любом FastMed. Что вызывает боль в горле или фарингит?Типичная ангина также известна как фарингит. Это может сопровождаться расчесыванием, затрудненным или болезненным глотанием, отеком миндалин и охриплостью голоса. Это также может быть связано с ломотой в теле, головными болями, лихорадкой, ознобом, насморком, тошнотой и рвотой. Типичные причины боли в горле:
Большинство болей в горле вызваны вирусной инфекцией, например, простудой или гриппом.Другие вирусные инфекции, вызывающие боль в горле, включают корь, ветряную оспу, круп и мононуклеоз — инфекционное заболевание, передающееся через слюну. В случае бактериальной инфекции наиболее вероятными причинами являются стрептококковые бактерии, дифтерия или коклюш — инфекция слизистых оболочек. Каковы симптомы боли в горле?Помимо боли и першения в горле, симптомы боли в горле могут включать затруднение глотания, лихорадку, охриплость голоса более одной недели, болезненность более одной недели, боль в ухе, затруднение открывания рта, сыпь или комок на шее.Эти более серьезные симптомы следует обследовать в отделении неотложной помощи больницы. Симптомы ангиныСтрептококковая ангина имеет многие из тех же симптомов, что и типичная ангина, но в этом случае болезненность вызвана бактериями, называемыми стрептококками. Боль при фарингите часто напоминает боль в горле, вызванную другими заболеваниями, но ангина может привести к серьезным осложнениям. По этой причине важно, чтобы любая боль в горле, которая длится дольше одного-двух дней, была оценена поставщиком FastMed.Если выяснится, что причиной этого являются стрептококковые бактерии, может потребоваться курс антибиотиков. Средства и лечение ангиныСредства от боли в горле и лекарства от болезненности, вызванной вирусом или факторами окружающей среды, могут включать:
Средства и лечение ангины Обычных средств от боли в горле недостаточно для лечения ангины или боли, вызванной бактериями.Если ваш поставщик FastMed определит, что ваша боль в горле вызвана стрептококком или другими бактериями, вам, скорее всего, пропишут антибиотики. Обязательно продолжайте полный курс антибиотиков, даже если через несколько дней вам станет лучше. Это предотвратит возвращение бактерий, а также развитие устойчивых к лекарствам бактерий — растущей во всем мире проблемы. Когда обращаться за медицинской помощью при ангине или фарингите В целом, если боль в горле длится дольше одного-двух дней или сопровождается другими симптомами, такими как боль в суставах, затрудненное дыхание, боль в животе, сыпь или лихорадка, вам следует обратиться за медицинской помощью в ближайшее к вам отделение FastMed.
FastMed гордится быстрым, эффективным и экономичным лечением ангины по многим причинам. Наша команда высококвалифицированных медицинских специалистов, представленная во всех клиниках FastMed, готова вас обслужить. Мы можем оценить вашу боль в горле и другие симптомы и подобрать лечение, соответствующее вашему состоянию, или даже предоставить лекарства на месте, если они доступны. Все отделения FastMed открыты 365 дней в году с расширенным графиком работы. Если вы испытываете боль в горле, посетите ближайший к вам FastMed, чтобы получить удобную, профессиональную и доступную помощь без предварительной записи. * Содержимое, представленное на этой странице, не предназначено для диагностики проблем со здоровьем или замены профессиональной медицинской помощи. Хроническая ангина — интегрированное ухо, нос и горло компании Lone Tree, КолорадоХронической ангиной считается любое стойкое раздражение, зуд или боль в горле, длящиеся более 3 месяцев.Хотя боль в горле обычно воспринимается как боль, даже легкое раздражение или зуд в горле могут вызвать дискомфорт, который можно описать как «боль». Причины хронической боли в горле могут быть вызваны инфекцией, химические или механические травмы или другая причина стойкого воспаления. Выявление причины зависит от других признаков и симптомов, помимо боли в горле, а также от истории болезни пациента. Другие признаки и симптомы, которые могут сопровождать хроническую боль в горле, включают:
Для диагностики основной причины боли в горле может потребоваться рентген шеи, компьютерная томография или ларингоскопия. Боль в горле у ребенка может быть вызвана стрептококком, синуситом, тонзиллитом или всеми тремя причинами в разное время. Вот простая разбивка из трех. Тонзиллит — это инфекция миндалин, вызываемая каким-либо вирусом или бактериями. Он может быть острым или хроническим. Инфекции, вызывающие тонзиллит, могут путешествовать и вызывать синусит. Ангина — это специфическая бактериальная инфекция горла. Он может быть острым или повторяющимся. Поскольку стрептококковая инфекция поражает ткани горла, она может вызвать тонзиллит. Синусит — это инфекция носовых пазух, вызванная каким-либо вирусом или бактериями. Он может быть хроническим или острым. Инфекции, вызывающие синусит, могут путешествовать и вызывать тонзиллит. Миндалины Миндалины представляют собой две овальные подушечки ткани в задней части глотки — по одной миндалине с каждой стороны. Они производят определенные типы белых кровяных телец, борющихся с болезнями, и действуют как первая линия защиты иммунной системы от бактерий и вирусов, попадающих в рот. Признаки тонзиллита включают
Врачи могут легко проверить на стрептококк с помощью мазка из горла и быстрого теста в офисе. Синусит чаще встречается у детей, страдающих аллергией, так как их слизистые оболочки постоянно воспалены. Признаки синусита включают Так как носовые пазухи и миндалины расположены близко друг к другу, инфекция часто перемещается между ними. Дети наиболее восприимчивы к этим типам инфекций, потому что у них более короткие дыхательные пути, что облегчает, например, распространение инфекции из носовых пазух в миндалины. У многих детей, когда они становятся старше, их иммунная система укрепляется, поэтому у них меньше проблем с болью в горле. Но для других детей, у которых не проходят хронические заболевания, может потребоваться медицинское лечение или хирургическое вмешательство для облегчения симптомов. Медицинское лечение симптомов может включать прописанные лекарства, такие как антибиотики (от бактериальных инфекций) или антигистаминные препараты. Хирургическое вмешательство может включать тонзиллэктомию (хирургическое удаление миндалин). Детям, у которых были частые повторяющиеся эпизоды, обычно рекомендуется хирургическое вмешательство. Частота определяется следующим образом Если ваш ребенок страдает хронической болью в горле, обратитесь в Integrated ENT по телефону (303) 706-1616, чтобы назначить консультацию для оценки и лечения. Болезни горла — ушей, носа и горлаНеобходимость анализов зависит от того, что врачи обнаруживают во время анамнеза и физического осмотра, особенно от наличия настораживающих признаков. Первая задача врача — определить, у кого может быть эпиглоттит.Стридор и слюнотечение являются предупреждающими знаками, особенно у людей, которые выглядят больными или имеют затрудненное дыхание. В таких случаях людям не следует делать рентген. Вместо этого врач смотрит вниз в горло с помощью тонкой гибкой смотровой трубки, вставленной через нос (гибкая волоконно-оптическая ларингоскопия). Поскольку при обследовании горла у детей чаще возникает внезапная и полная закупорка дыхательных путей, врачи минимизируют эту опасность, проводя это обследование только в операционной, где доступны современное оборудование для дыхательных путей и персонал. Вопреки тому, что думают многие, врачам сложно отличить ангины от ангины, вызванной вирусом, только по внешнему виду. Оба могут вызвать очень красное горло с белыми пятнами. Таким образом, если люди явно не простужены, врачи обычно проводят тесты для диагностики стрептококковой инфекции.Существует два типа тестов: экспресс-тест на антиген стрептококка и посев из горла. Оба теста проводятся на образце, взятом тампоном из задней стенки глотки. Быстрый тест на стрептококковые антигены можно сделать в кабинете врача примерно за 20 минут. Экспресс-тест обычно проводится только детям. Если результаты положительные, детей лечат от ангины с помощью антибиотиков. При отрицательном результате в лабораторию отправляется еще одна проба на посев (выращивание микроорганизмов на специальном геле, чтобы их было достаточно для идентификации). Абсцесс часто заметен при осмотре врача. Врач может как диагностировать, так и лечить абсцесс, введя небольшую иглу в опухшую область после распыления анестетика на горло. Если выходит гной, это подтверждают абсцесс, и врач удаляет как можно больше гноя.Если расположение и размер абсцесса неясны, врачи проводят компьютерную томографию (КТ) шеи. Врачи проводят анализы крови на мононуклеоз или ВИЧ только при подозрении на одну из этих инфекций. Средств от боли в горле: как облегчить боль в горлеАнтибиотики, конечно, не действуют против вирусов и, следовательно, не могут успокоить горло, но есть несколько вариантов, которые вы можете попробовать. Полоскание горла соленой водой может показаться женской сказкой, но эксперты говорят, что это может быть очень эффективным способом облегчить боль в горле. Исследование, проведенное в 2016 году, показало, что полоскание физиологическим раствором (соленой водой) помогает заживлению ран. Соль поглощает влагу и может предотвратить рост бактерий; вот почему его веками использовали для лечения мяса. Исследование, проведенное в 2016 году, показало, что полоскание физиологическим раствором (соленой водой) помогает заживлению ран. Соль поглощает влагу и может предотвратить рост бактерий; вот почему его веками использовали для лечения мяса.Попробуйте полоскать горло не реже одного раза в час, добавив 1 чайную ложку соли в стакан теплой воды на 8 унций. Полоскание горла соленой водой — это нормально, но не добавляйте больше соли. Он может обезвоживать и, если перепонки в горле слишком сухие, усиливать боль. Еще одна популярная рекомендация — добавить пищевую соду в солевую смесь. Пищевая сода нейтрализует кислоту и подавляет рост дрожжей. Американское онкологическое общество, которое рекомендует это больным раком, испытывающим боль во рту или горле, предлагает смешать четверть чайной ложки пищевой соды и восьмую часть чайной ложки соли в 1 чашку теплой воды. Как и в случае с солью, полощите горло, но не глотайте; слишком много соды может вызвать проблемы с желудком.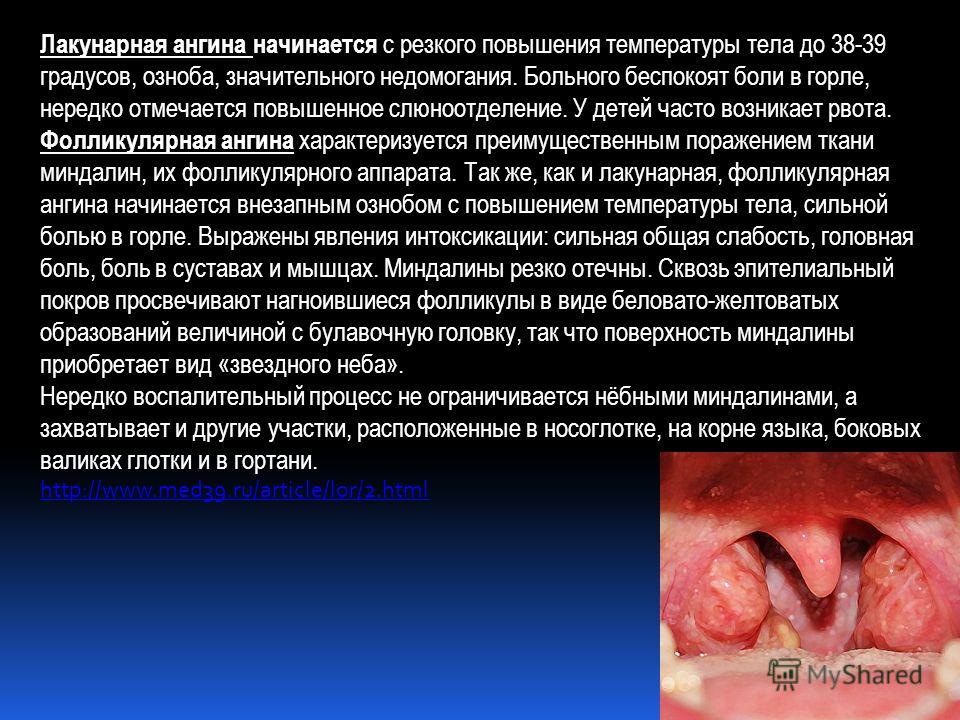 Если вы не переносите соленую или газированную воду, попробуйте простую, но продолжайте полоскать горло. В одном исследовании 2005 года 387 здоровых добровольцев разделились на три группы и попросили первую полоскать горло три раза в день водой с добавлением йода, а вторую — простой водой.Третья группа вообще не полоскала горло. По истечении 60 дней вероятность заболевания в группе, которая полоскала горло простой водой, была на 36% меньше. Если вы не переносите соленую или газированную воду, попробуйте простую, но продолжайте полоскать горло. В одном исследовании 2005 года 387 здоровых добровольцев разделились на три группы и попросили первую полоскать горло три раза в день водой с добавлением йода, а вторую — простой водой.Третья группа вообще не полоскала горло. По истечении 60 дней вероятность заболевания в группе, которая полоскала горло простой водой, была на 36% меньше.ВыпейтеОставайтесь гидратированными, чтобы разжижать выделения слизи и успокаивать раздраженное горло. Горячие жидкости, такие как чай или бульон, являются хорошим выбором, потому что тепло снимает боль. За куриным супом на бульоне стоит даже немного науки. Одно исследование в лабораторной чашке Петри показало, что куриный суп обладает противовоспалительным действием, в то время как другое исследование с участием 15 человек показало, что любимое бабушкиное лекарство лучше, чем горячая или холодная вода, уменьшает количество слизи.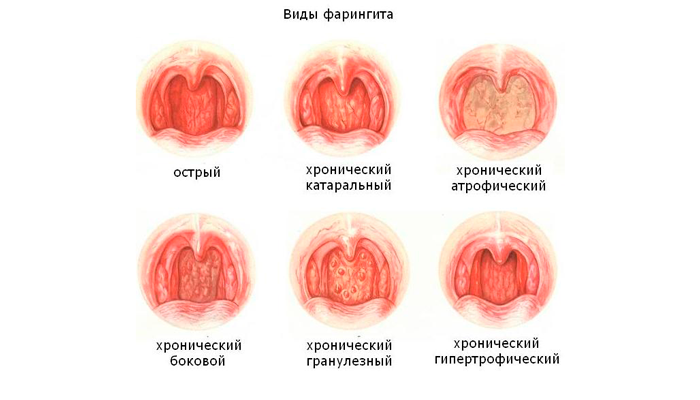 Вытекание слизи, называемое постназальным выделением, является еще одной частой причиной боли в горле. Вытекание слизи, называемое постназальным выделением, является еще одной частой причиной боли в горле.Питье очень холодной ледяной воды или сосать что-нибудь холодное может показаться нелогичным, но холод может вызвать онемение горла. Но не выбирайте холодный апельсиновый сок или другие жидкости на основе кислоты; они только усилят боль. Вы также можете сохранить влажность горла, рассасывая леденец или, что еще лучше, лекарственный леденец. Лекарственные леденцы, вероятно, будут содержать ментол или бензокаин, которые обладают обезболивающим эффектом. Добавьте мед или травыДобавьте мед в чай или другую горячую жидкость. Мед обладает антимикробными свойствами, которые ускоряют заживление. Исследования на детях показали, что мед лучше, чем популярные безрецептурные средства от кашля и Бенадрил для уменьшения ночного кашля и проблем со сном. Чай из ромашки является популярным натуральным средством благодаря своим противовоспалительным, антиоксидантным и мягким вяжущим свойствам. Он также обладает успокаивающим действием и часто используется в качестве снотворного и снотворного.Исследование 1990 года показало, что вдыхание пара с экстрактом ромашки облегчает симптомы простуды, но эксперты говорят, что для подтверждения этих результатов необходимы дальнейшие исследования. Мятный чай также полезен при боли в горле из-за его сходства с ментолом. Но за этими заявлениями стоит мало науки. Мята перечная в основном изучается как средство от синдрома раздраженного кишечника. Он также обладает успокаивающим действием и часто используется в качестве снотворного и снотворного.Исследование 1990 года показало, что вдыхание пара с экстрактом ромашки облегчает симптомы простуды, но эксперты говорят, что для подтверждения этих результатов необходимы дальнейшие исследования. Мятный чай также полезен при боли в горле из-за его сходства с ментолом. Но за этими заявлениями стоит мало науки. Мята перечная в основном изучается как средство от синдрома раздраженного кишечника.В Интернете вы также найдете предложения по использованию яблочного уксуса для лечения боли в горле, вероятно, из-за его антимикробных свойств.Но уровень кислоты в уксусе высокий — примерно такой же, как в желудочной кислоте — и может скорее раздражать, чем успокаивать. Знайте признаки опасностиЕсли у вас сильная боль в горле, то есть очень болезненная, и сопровождается лихорадкой или опухшими железами, возможно, у вас бактериальная инфекция, и вам следует обратиться к врачу. Наиболее распространенной бактериальной инфекцией горла является стрептококковая ангина, вызываемая бактериями стрептококка группы А. Это очень заразно и может быстро распространиться по дому или в школе.Хотя взрослые, безусловно, болеют стрептококком, дети в возрасте от 5 до 15 лет чаще всего заболевают стрептококком и передают его членам семьи. Наиболее распространенной бактериальной инфекцией горла является стрептококковая ангина, вызываемая бактериями стрептококка группы А. Это очень заразно и может быстро распространиться по дому или в школе.Хотя взрослые, безусловно, болеют стрептококком, дети в возрасте от 5 до 15 лет чаще всего заболевают стрептококком и передают его членам семьи.Чтобы диагностировать стрептококк, ваш врач возьмет мазок из зева и, в случае положительного результата на стрептококк, начнет курс лечения антибиотиками, который вы должны закончить. Не спешите на работу или учебу; вы останетесь заразным в течение как минимум 24 часов после начала приема лекарства. Также важно лечить стрептококк, потому что длительная инфекция может привести к инфекциям среднего уха, воспалению почек, скарлатине и даже синдрому токсического шока. Есть даже странная реакция, которая может произойти у детей с стрептококковой инфекцией, которая называется PANDAS, или педиатрическими аутоиммунными нейропсихиатрическими расстройствами, связанными со стрептококковыми инфекциями. За ночь у детей начнется обсессивно-компульсивное поведение, тики и тяжелые истерики, которые кажутся психотическими, поскольку их антитела атакуют их мозг, а не бактерии. Немедленное лечение антибиотиками является ключевым к предотвращению долгосрочных повреждений. За ночь у детей начнется обсессивно-компульсивное поведение, тики и тяжелые истерики, которые кажутся психотическими, поскольку их антитела атакуют их мозг, а не бактерии. Немедленное лечение антибиотиками является ключевым к предотвращению долгосрочных повреждений.На этой фотографии не показано горло, инфицированное новым коронавирусомCopyright AFP 2017-2020.Все права защищены. Фотография, которую тысячи раз опубликовали в Facebook, утверждает, что на ней видно горло пациента с новым коронавирусом. Заявление ложное; изображение было распространено в Интернете с мая 2018 года, задолго до пандемии COVID-19.«Эксклюзивное изображение горла пациента, инфицированного коронавирусом Covid19», — говорится в тексте на изображении, опубликованном здесь и здесь на английском, а также на испанском языке с 12 апреля 2020 года в Facebook. Снимком также поделились в Instagram и Twitter. Скриншот фальшивого сообщения в Facebook, сделанный 16 апреля 2020 г.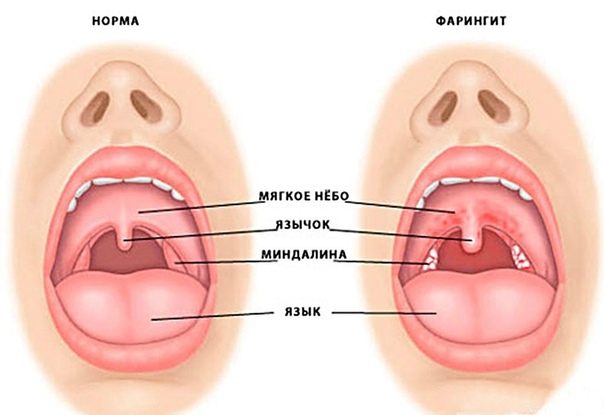 AFP Fact Check провела обратный поиск изображений и определила, что фотография была размещена на Reddit 29 мая 2018 г. «Это нормально выглядящая ангина? У меня много белых пятен на миндалинах и даже на задней стенке горла », — спрашивает пользователь, разместивший фото. Скриншот оригинальной записи Reddit от 29 мая 2018 г., сделанной 17 апреля 2020 г.На вопрос о фотографии доктор Фернандо Де Ла Хос, эпидемиолог и директор департамента общественного здравоохранения Национального университета Колумбии, сказал AFP на испанском языке, что «это не типично для коронавируса.” Новый коронавирус — это вирусная инфекция, и, по словам Де Ла Хоза, «эти поражения кажутся бактериальными». Тот же пользователь, который поделился фотографией на Reddit, позже опубликовал сообщение, в котором объяснялось, что после прохождения лабораторного анализа у них был диагностирован «мерса в горле». Согласно данным Центров США по контролю и профилактике заболеваний, MRSA представляет собой «метициллин-устойчивый золотистый стафилококк, тип бактерий, устойчивых к нескольким антибиотикам». Боль в горле является одним из симптомов COVID-19 по данным Всемирной организации здравоохранения. Новый коронавирус был впервые обнаружен в декабре 2019 года в китайском городе Ухань и с тех пор распространился по всему миру. По данным Университета Джонса Хопкинса, по состоянию на 20 апреля 2020 года зарегистрировано более 2,4 миллиона случаев заболевания и 166000 смертей. Агентство AFP Fact Check опровергло более 340 ложных и вводящих в заблуждение заявлений о COVID-19. Эта статья была переведена с испанского Клэр Сэвидж из Вашингтона. Видели ли вы материалы, которые нужно проверить в AFP USA? Свяжитесь с нами Эл. Почта.  Гортань болезни: симптомы, фото, причины и лечение – Все болезни горла и гортани: фото и симптомысимптомы, фото, причины и лечениеБолезни горла часто встречаются у детей и взрослых, поскольку гортань – первый фильтр после носоглотки, через который проходят все патогенные микроорганизмы. Большинство патологий имеют схожую клиническую картину, но разную этиологию. Лечение включает в себя прием лекарственных препаратов, использование народных средств и коррекцию питания.   Горло человека часто поражается патогенными микроорганизмами Список болезней горлаПричиной появления боли в горле могут быть различные патогенные микроорганизмы, новообразования, механические повреждения. Часто неприятные ощущения возникают при простуде, гриппе, ОРВИ. Основные причины заболеваний горла:
АнгинаАнгина часто развивается у ребёнка как осложнение простуды и гриппа, как выглядит здоровое горло и слизистая при различных формах патологии, можно рассмотреть на фото. Код по МКБ-10 – J03, для хронической формы – J35.   Здоровое горло человека Виды ангины:
  При флегмонозной ангине появляются скопления гноя ТонзиллитВоспаление нёбных миндалин – следствие частых ангин, может протекать в острой и хронической форме. Спровоцировать развитие болезни может корь, скарлатина, дифтерия. Код по МКБ-10 – J03.   При тонзиллите воспаляются небные миндалины Тонзиллит чаще всего протекает без повышения температуры, сопровождается атрофией лимфоидной ткани миндалин, на фоне гипертрофии возникают проблемы с дыханием. Внезапная охриплость голоса, хрипота часто возникают при гормональных нарушениях – патологии щитовидной железы, дефицит эстрогена у женщин во время климакса.ЛарингитВоспалительный процесс локализуется в слизистой оболочке гортани, протекает в острой и хронической форме. Болезнь развивается при переохлаждении, вдыхании холодного или загрязнённого воздуха, табачного дыма. Код по МКБ-10 – J04. Острый ларингит – чаще всего один из симптомов ОРВИ, гриппа, коклюша, скарлатины, развивается при переохлаждении, длительном пребывании в помещении с запылённым воздухом, на фоне пагубных привычек. Для заболевания характерен лающий кашель, но через некоторое время начинается отхождение мокроты, человек жалуется на сухость в горле, голос становится хриплым, может совсем исчезнуть, температура повышается незначительно, мешает ком в горле. Формы и симптомы хронического ларингита:
ФарингитОстрый или хронический воспалительный процесс в слизистой оболочке глотки. Код по МКБ-10 – J02. Острая форма патологии развивается на фоне инфекционных заболеваний верхних дыхательных путей. Фарингит может возникнуть при длительном вдыхании морозного воздуха ртом, на фоне курения и злоупотребления спиртными напитками, после употребления очень горячей или холодной пищи. Боль в горле усиливается при проглатывании слюны, болезнь сопровождается субфебрильной температурой, в глотке возникает першение, при этом в целом человек чувствует себя нормально. 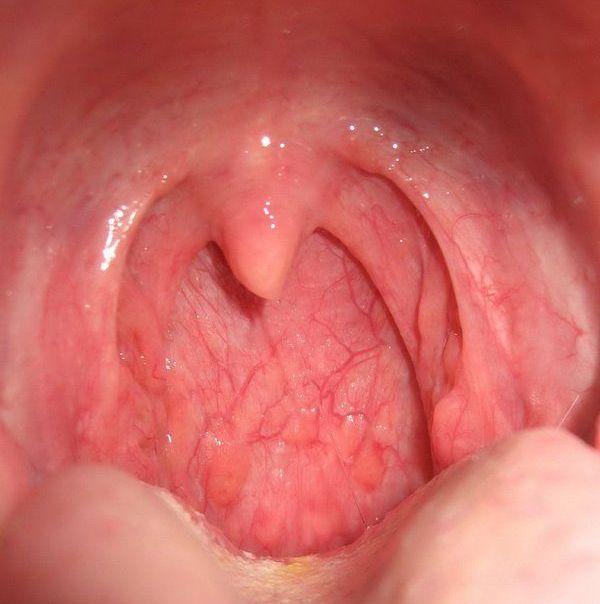  Горло при фарингите Хронический фарингит развивается на фоне гайморита, тонзиллита, кариеса, нарушения обменных процессов, заболеваний сердца, лёгких. Патология сочетается с атрофией слизистой оболочки носа, сопровождается сильным царапаньем в горле, сухим лающим кашлем, отёком языка, гнойными выделениями, субфебрильной температурой. Острая форма ларингита – опасное заболевание для детей младше двух лет, часто сопровождается сильным катаральным ринитом, отёчностью и воспалением слизистой носоглотки, что становится причиной значительного ухудшения носового дыхания. АденоидитВоспаление глоточной миндалины часто носит вирусный характер, проявляется в виде сильной головной боли, сухого душащего кашля, приступов одышки и удушья, диагностируют у детей в возрасте 3–15 лет. Код по МКБ-10 – J35. Болезнь развивается на фоне ослабленного иммунитета, при дефиците витамина D, при переохлаждении, наличии в анамнезе хронического ринита или заболеваний верхних дыхательных путей.   Аденоидит — воспаление глоточной миндалины Злокачественные и доброкачественные новообразованияРак гортани сложно диагностировать на ранних стадиях, поскольку заболевание может долгое время протекать без ярко выраженных симптомов, поэтому опухоли часто диагностируют, когда они достигают большого размера. Код по МКБ-10 – С32. Возможные признаки онкологии:
  Кровяные сгустки в слюне могут свидетельствовать о развитии новообразований в горле Доброкачественные новообразования менее опасны, но также требуют незамедлительного лечения, поскольку при их частом травмировании могут возникнуть тяжёлые осложнения. Полипы и голосовые узелки возникают на гортани при постоянном напряжении связок, курении, хронических воспалительных процессах. Причина образования папиллом – активизация ВПЧ, наросты появляются на трахеи, голосовых связках. Все нераковые опухоли имеют код по МКБ-10 – D10. Чаще всего рак гортани диагностирую у мужчин в возрасте 55–65 лет, заядлых курильщиков.Микозы гортаниГрибковые инфекции развиваются на фоне ослабления иммунитета, могут иметь острую или хроническую форму. Проявляются в виде покраснения горла и миндалин, боли при глотании, белого налёта, язв и эрозий во рту, болячек в углах рта, сухого кашля, жара, отёчности и болезненности шейных и подчелюстных лимфоузлов. Код по МКБ-10 – B37.   Грибковое поражение горла Основные виды грибковых патологий ротовой полости:
Другие заболевании горлаБоль в горле может быть признаком других заболеваний, которые не относятся с ЛОР патологиям. При каких болезнях может возникнуть боль в горле:
  Стеноз гортани — закрытие дыхательных путей из-за отека Важно! Механические повреждения гортани часто диагностируют у маленьких детей, поскольку они случайно могут проглотить инородный предмет. У взрослых патология может возникнуть при проглатывании рыбной кости, заболевание подвержены певцы, лекторы из-за постоянных повышенных нагрузок на связки. К какому врачу обратиться?При появлении боли в горле необходимо обратиться к терапевту, педиатру, после осмотра и предварительной диагностики он даст направление к отоларингологу. Дополнительно может потребоваться консультация инфекциониста, онколога, эндокринолога, гинеколога, гастроэнтеролога.
Диагностика заболеваний горлаОсмотр пациента проводят при помощи специальных инструментов – ларингоскопия и фарингоскопия позволяет выявить, в какой части горла слизистая наиболее гиперемирована и отёчна, оценить состояние голосовых связок и задней стенки гортани, обнаружить комочки гноя. Основные методы диагностики:
Поскольку часто заболевания горла имеют бактериальное происхождение, перед назначением терапии проверяют мокроту на чувствительность к антибактериальным препаратам.   УЗИ гортани показывает причину заболевания Методы лечения болезней горлаДля устранения неприятных симптомов, предотвращения развития осложнений в терапии болезней горла используют лекарственные средства, диетотерапию, ускорить процесс выздоровления помогут рецепты нетрадиционной медицины. → Больше материала о лечении горлаЛекарстваДля лечения болезней горла использую лекарства в таблетированной форме, средства местного воздействия, выбор препаратов зависит от типа возбудителя патологии. Основные группы лекарств:
В последнее время врачи всё реже прибегают к операции по удалению миндалин в горле, поскольку гланды относятся к органам иммунной системы, предотвращают проникновение инфекции в бронхи, трахеи, лёгкие.   Амоксициллин — антибиотический препарат Народные средстваПри лечении заболеваний горла необходимо соблюдать постельный режим, больше пить тёплых напитков, хорошо справляется с болью, першением молоко, чай с малиной или чёрной смородиной, отвар из плодов шиповника, щелочные минеральные воды без газа. Чем можно лечить болезни горла в домашних условиях:
  Хорошо помогает справиться с болезнями горла полоскание отваром ромашки Мёд нельзя добавлять в горячие напитки – под воздействием высоких температур продукт приобретает канцерогенные свойства. В лимоне, малине, чёрной смородине кипяток разрушает витамин C. Любые тепловые процедуры можно проводить только при нормальных температурных показателях.Особенности питанияЧтобы уменьшить воспаление, боль, отёк слизистой, не травмировать раздражённое горло, необходимо придерживаться специальной диеты. Принципы питания:
Эффективно борется с вирусами чеснок, лук, имбирь, корица, бадьян.   При болезнях горла нельзя употреблять острую еду Возможные осложненияБез надлежащего и своевременного лечения острые воспалительные процессы в горле переходят в хронические заболевания, что чревато постоянными рецидивами при малейшем переохлаждении и ослаблении иммунитета. Чем опасны заболевания горла:
  Если не лечить горло, то может развиться хронический гайморит ПрофилактикаЧтобы предотвратить развития заболеваний горла, необходимо придерживаться простых правил профилактики, укреплять иммунную систему. Как избежать появления боли в горле:
  Откажитесь от курения, чтобы избежать болезней горла Чтобы не подхватить инфекцию, необходимо соблюдать правила гигиены, не прикасаться грязными руками к лицу, во время эпидемий ОРВИ и гриппа принимать противовирусные препараты, смазывать нос при выходе из дома оксолиновой мазью. Список и симптомы заболеваний горла довольно велик, поэтому при появлении дискомфорта при глотании, сиплости голоса, необходимо обратиться к врачу. Правильная диагностика и адекватная терапия поможет избежать развития тяжёлых, порой смертельных, осложнений. Все болезни горла и гортани: фото и симптомыБолезни горла и гортани — это гетерогенные группы патологий, которые развиваются они по самым разным причинам, но объединены общей локализацией. Все заболевания можно подразделить следующим образом:
Ниже мы рассмотрим каждую из этих групп подробнее. Инфекционные патологииТакже разнородны по составу, но есть один момент, который роднит абсолютно все инфекционные заболевания горла — это причины их развития. Согласно исследованиям, все болезнетворные процессы в рамках глотки развиваются по трем группам причин. Первая группа факторов касается проникновения в организм опасных микроорганизмов и вирусов. Среди них: Стафилококки. Вызывают грубые поражения органов глотки. Обычно пиогенного (гноеродного) типа. Провоцируют массивную экссудацию и сложные симптомы, плохо поддаются лечению. Наиболее опасный тип микроорганизма — это золотистый стафилококк. Стрептококки. Особенно альфа и бета-гемолитические. Вызывают проблемы с кровью, а также нагноение горла и верхних дыхательных путей. Подробнее о болезнях, которые они могут вызвать читайте здесь. Нетипичные микроорганизмы, вроде хламидий, гонококков, уреаплазм, микоплазм, трихомонад и иных. Провоцируют сложные для излечения, но вялотекущие формы инфекционных заболеваний глотки. Вирусы герпеса. Особенно штаммы четвертого и пятого типов (вирус Эпштейна-Барр и цитомегаловирус). Заболевания, вызванные к жизни данного рода вирусными агентами крайне сложно вылечить. Можно лишь перевести болезнь в латентную фазу. Вирусы папилломы человека. Всего их насчитывается более 500 типов. Многие онкогенны. Это серьезные противники, способствующие образованию раковых клеток. Какими путями они попадают в организм?В первую очередь воздушно-капельным. С частичками слизи, слюны при кашле, чихании и даже просто дыхании. Чтобы самому стать носителем вируса или бактерии достаточно некоторое время находиться рядом с инфицированным человеком. Поскольку инфицирован почти каждый (98% и более) вероятность «заполучить» агент крайне высока. Далее выделяют следующие:
Однако стать носителем непрошенных «гостей» мало, и вовсе не означает, что человек заболеет. Следующий весомый фактор, увеличивающий вероятность развития патологий это снижение иммунитета. По каким причинам защитная система может давать сбой?
И другие факторы, которых более двадцати. Третья группа причин, это триггерные факторы. Они разнятся от болезни к болезни, поэтому нужно рассмотреть каждую патологию в отдельности. Ангина
Представляет собой воспаление ротоглотки и, в частности, небных миндалин. Другое название ангины, это тонзиллит. Под таким наименованием болезнь более известна. Причины развития ангины, помимо уже названных, это:
Лечение требуется незамедлительно. Ангина имеет свойство давать осложнения на сердце, почки и легкие. Необходимо использование специализированных препаратов: противовоспалительных нестероидного происхождения, антибиотиков, анальгетиков, местных антисептиков и жаропонижающих при общей симптоматике. Фарингит
Воспалительное поражение ротоглотки. Распространено заболевание весьма широко. Триггерные факторы специфичны:
Симптомы включают в себя:
Лечение специфическое. Как и в случае с ангиной назначаются медикаменты следующих групп:
Отсутствие терапии приводит к хронизации процесса и множеству осложнений. Ларингит
Ларингит — это воспаление слизистых оболочек гортани. Заболевание развивается сравнительно часто — распространенность патологического процесса составляет, примерно 8% клинических случаев (статистика ведется по учтенным ситуациям). Причины развития болезни:
В остальном же причины идентичны. Характерные проявления:
В лечении используются противокашлевые препараты общего действия (для угнетения рефлекса на центральном уровне), противокашлевые периферического действия, противовоспалительные нестероидного происхождения. Также могут понадобиться глюкокортикоидные медикаменты. Разжижающие средства и муколитики не требуются. Они бесполезны и даже опасны в данном случае. Склерома
Представляет собой заболевание смешанного генеза (иммунное и вместе с тем инфекционное). Характеризуется спонтанным разрастанием стенок гортани и образованием особых узелковых включений, гранулем. Вопреки возможному представлению, это не неоплазмы. Гранулемы считаются результатом пролиферации, но не опухолевого характера. Потому склерома отнесена к инфекциям. Причины развития болезни множественны. Наиболее часто встречаются такие:
Симптомы:
Лечение консервативное, в большинстве случаев, с применением противовоспалительных средств. При непроходимости дыхательных путей требуется хирургическое вмешательство. Грибковые заболевания (фарингомикоз)
Заболевания горла и гортани не ограничиваются лишь вирусными и бактериальными поражениями. Возможны грибковые инвазии. Наиболее часто встречается так называемый фарингомикоз. По своей сути является тем же фарингитом, однако, грибкового свойства. Согласно исследованиям, почти в 100% клинических случаях виновником выступает грибок рода кандид. Основные причины развития болезни это сахарный диабет и иные эндокринные патологии. Вызывают общее и местное снижение иммунитета. Реже предрасполагающими факторами выступают травмы горла и глотки вообще. Например, при воздействии на анатомические структуры горячего пара, излишне сухого воздуха, химических реагентов. Возможны и механические повреждения, которые открывают дорогу грибковым агентам. Симптомы фарингомикоза:
Лечение требует особого внимания. Применяются следующие группы препаратов:
Доброкачественные опухолиОпухоли доброкачественного характера, это растущие неинфильтративно неоплазмы. Метастазировать не склонны. Однако ввиду развития масс-эффекта возможны нарушения дыхания и иные неприятные и опасные для жизни состояния. Аденоидит
Строго говоря, не является доброкачественной опухолью. Аденоидит это воспаление аденоидов: разросшейся небной миндалины. В большинстве своем имеет инфекционные причины. Почти в 100% случаев поражает детей до 10 лет. У взрослых болезнь встречается в качестве исключений. Это казуистика. Симптомы аденоидита:
Лечение в большинстве случаев оперативное. Требуется удалить аденоиды и тем самым проблема решится радикально. Иные новообразованияВстречаются также следующий список доброкачественных опухолей гортани и горла: Фибромы. Состоят из фиброзных тканей. Развиваются, преимущественно, в области голосовых связок. Имеют овальную либо сферическую правильную форму. Не склонны к метастазированию, растут крайне медленно. Приводят к изменению голоса и проблемам с дыханием. В случае больших размеров несут опасность жизни и здоровью. Липомы. Также называются жировиками. Развиваются из жировой ткани. Имеют сферическую форму. Могут иметь ножку. Формирование происходит в области входа в гортань в большинстве случаев. Полипы. Разновидность фибром. В отличие от первых имеют склонность к злокачественному перерождению. Их нужно удалять в любом случае. Это аксиома. Хондромы. Опухоли гортани из хрящевой ткани. С течением времени могут трансформироваться в рак (хондросаркому). Папилломы. Они же бородавки. Провоцируются вирусом папилломы человека. Многие штаммы являются онкогенными, потому требуется обязательное проведение гистологического исследования и ПЦР-диагностики. Кистозные образования. Жидкостные структуры, окруженные фиброзной капсулой. Не склонны к росту. Ангиомы. Сосудистые опухоли. Трудны для удаления. Часто являются врожденными. Важно:Во всех случаях причины развития опухолей кроются в нарушении дифференциации клеток (процесса превращения неспециализированных клеток зародышей в специализированные клетки тканей и органов) и повышении их пролиферации (процесса размножения клеток). Лечение оперативное. Однако сразу бросаться в крайности не стоит. Лучшим вариантом станет динамическое наблюдение за опухолью. Если она растет — нужно удалять. Важно также определить гистологическую структуру неоплазмы (доброкачественная или злокачественная). Только после этого принимают решение о тактике терапии. Злокачественные опухолиРаковые опухоли данной локализации встречаются сравнительно редко. Однако они крайне опасны. В подобном расположении выделяют карциномы и саркомы. Карцинома
Развивается из эпителиальных тканей. Дифференциация клеток практически отсутствует, пролиферация максимальная. Причины развития опухоли онкологического профиля таковы:
Симптомы рака горла следующие:
Лечение исключительно хирургическое. На поздних стадиях потребуется лучевая и химиотерапия. Выбор тактики лечения избирается только врачом-онкологом. СаркомаВ разы более агрессивная опухоль. Развивается по тем же самым причинам. Характеризуется интенсивной клеточной атипией, высокой скоростью пролиферации. Симптоматика схожа с карциномой и включает следующие проявления:
Лечение, как и в предыдущем случае, хирургическое. Требуется иссечение тканей, максимально радикальное. Так можно избежать рецидивов. Лучевая и химиотерапия назначается исходя из стадии течения патологического процесса. Опасные состоянияОстрый стеноз гортани проявляется существенным сужением дыхательных путей. Причины:
Характерные симптомы включают: нарушения дыхания, острую асфиксию, боли в горле. Лечение хирургическое, заключается в расширении просвета гортани. Отек гортаниВ большинстве случаев развивается в результате аллергической реакции. Симптоматика идентична. Возможна асфиксия и летальный исход. Лечение специфическое: необходимо срочное введение антигистаминных препаратов и проведение искусственной вентиляции легких (если состояние тяжелое). ЛарингоспазмСостояние, в целом, идентично стенозу. Проявления и способы терапии схожие. Суть патологического процесса заключается в развитии спазма мускулатуры гортани. Во всех описанных случаях лечение должно проводиться незамедлительно. На кону жизнь пациента. Требуется вызов скорой помощи. Самостоятельно сделать нельзя ничего. Проблемы рассматриваемого рода встречаются наиболее часто. Болезни схожи по проявлениям, потому требуется обязательная дифференциальная диагностика. Лечение подбирается исходя из ситуации. В большинстве своем оно консервативное. Главное вовремя обратиться к лечащему специалисту. Вконтакте Одноклассники Мой мир Заболевания гортани – симптомы, опасность недугов и их лечениеНеблагоприятное воздействие внешней среды в совокупности с рядом других факторов провоцирует развитие многих заболеваний гортани и горла в целом. Каждому недугу присущ определенный вид протекания, а вследствие и симптомы. Опасность заболеваний гортани достаточно высока, поэтому очень важно уметь вовремя распознать проблему и начать лечение. В противном случае существует огромный риск приобретения хронических заболеваний ЛОР-органов и появления серьезных осложнений. Причины заболевания гортани Существует много факторов, которые могу спровоцировать развитие заболеваний гортани Носоглотка и органы дыхательной системы являются самыми уязвимыми отделами организма человека. Это во многом обусловлено их специфическими функциями, а также тем, что область горла состоит в большом количестве из мягкой, мышечной и хрящевой тканей. Несмотря на активную защиту всей дыхательных путей миндалинами, риск заболевания в любом случае всегда высок. Анатомия носоглотки делает одним из самых подверженных к недугам органом именно гортань. Протекающие в гортанной области заболевания в большинстве случаев представляют собой острый воспалительный процесс. Просто так такое явление не возникает, основными причинами начала воспаления и других недугов гортани могут быть:
Обычно все неблагоприятные факторы действуют комплексно во время ослабления защитных функций организма, вызванного падением иммунитета или авитаминозом. Крайне важно относиться к потенциальному возникновению недуга с должной серьезностью, и пытаться всеми возможными способами снизить риск начала заболевания. Виды заболеваний Есть несколько видов заболеваний гортани, каждое из которых имеет свою симптоматику Большинство болезней гортани имеют инфекционный характер. Процесс развития любого недуга очень прост: все начинается с оседания болезнетворных микроорганизмов на миндалинах, когда организм уже не в силах защитить себя от их неблагоприятного воздействия, начинает воспалительный процесс, протекающий сначала в недалеких зонах носоглотки, но позже пробирающийся и в гортанную область. Заболеваний гортани и горла достаточно много, но можно выделить ряд основных: Помимо этого гортанная область может «заболеть» из-за отека, вызванного не воспалением, развития аденоидита или опухолей. Все виды недугов достаточно опасны и могут вызывать осложнения, поэтому откладывать их лечение просто нельзя. С точностью определить то или иное заболевание сможет только специалист, однако первоначальную диагностику можно сделать самому, если знать специфику болезней. Давайте рассмотрим каждый недуг более подробно. Тонзиллит или ангина характеризуется воспалением лимфаденоидной ткани миндалин, которое развивается на близлежащие области носоглотки, в том числе и на гортань. Заболевание бывает трех видов:
Фарингит – также инфекционная болезнь, но проявляющиеся в виде воспаления слизистой оболочки гортани. Недуг не часто протекает отдельно от других заболеваний дыхательных путей человека, поэтому зачастую не является самостоятельным. Фарингит лечится достаточно просто, но при отсутствии терапии или ее неправильности способен перетекать в хроническую форму. Больше информации о фарингите можно узнать из видео: Ларингит характеризуется поражением слизистой оболочки голосовых связок, затрагивающем и другие отдели носоглотки. Недуг проявляется воспалительным процессом и возникает, как дополнение, к другим ЛОР-заболеваниям. Отличить данную болезнь от других можно из-за характерного признака – изменения тембра голоса или полная его пропажа. Аденоидит – заболевание, которое характерно в подавляющем большинстве случаев детям. Недуг представляет собой хроническое воспаление миндалин и околоминдальной зоны, иногда опасное для жизни ребенка. Возникает аденоидит из-за плохого лечения различных ЛОР-болезней. Отек гортани может иметь как инфекционную природу возникновения, так и не инфекционную. Может появиться из-за:
Отек гортани требует незамедлительного лечения, так как может вызвать удушье. Симптомы Боль в горле, першение, потеря голоса, высокая температура и слабость в теле – признаки заболеваний гортани Признаки развития всех заболеваний гортани очень схожи, хоть и есть для некоторых видов свои, специфические симптомы. Сложность диагностики заключается в многообразии возможных недугов. Далеко не каждый специалист сможет всегда определить, что именно мучает его пациента. В связи с этим нередко дополнительно назначаются, помимо осмотра дыхательных путей и беседы с врачом, анализы и мероприятия диагностики. В любом случае, существует достаточно много общих симптомов болезней гортани:
Даже зная полную этиологическую картину каждого заболевания гортани, только по симптомам определить, что мучает именно вас, крайне проблематично. Поэтому откладывать поход в поликлинику к профессионалам не желательно, ведь развитие болезни и появление осложнений могут произойти скоротечно. Медикаментозное лечение: виды препаратов Медикаментозное лечение зависит от поставленного врачом диагноза Лечение заболеваний гортани в обязательном порядке должно включать медикаментозные препараты. Спектр возможного выбора лекарств достаточно велик и во многом окончательный арсенал медикаментов зависит от специфики недуга. Однако существуют некоторые базовые препараты, которыми эффективно лечатся практически все носоглоточные болезни. Прежде чем начать терапию, необходимо организовать спальный режим больному, а также:
Базовые медикаментозные препараты для лечения заболеваний гортани и окологортанной зоны включают в себя:
Перед тем, как начать принимать медикаментозные препараты, необходима консультация со специалистом. Прием лекарств осуществляется строго по инструкции, приложенной к продукции. Лечение антибиотиками Антибактериальные препараты назначаются тогда, когда заболевание гортани было вызвано бактериальной инфекцией При в меру тяжелом протекании заболеваний гортани всегда необходимо организовать курс приема антибиотиков. В выборе данных препаратов без консультации с врачом не обойтись, так как антибиотические средства классифицируются по многим параметрам:
При заболеваниях гортани применим ряд основных классов антибиотиков:
В зависимости от стадии протекания недуга применяют антибиотики в различных субстанциях:
В основном лечение антибиотическими препаратами длится около 7-10 дней, реже – 14 дней и более. Важно понимать, что лечение антибиотиками плохо влияет на микрофлору кишечника, поэтому наряду с ними необходимо принимать средства-защитники для ЖКТ человека (пробиотики, пребиотики и т.п.). Народные рецепты Полоскание горла – эффективный метод лечения всех заболеваний гортани Отличным дополнением к основному лечению медикаментозными препаратами является использование народных средств. Принимая различные самодельные лекарства, необходимо быть уверенными в отсутствии аллергии на их компоненты у больного. Вне зависимости от заболевания гортани, поразившего конкретно вас или вашего близкого, можно организовать прием следующих народных средств:
Важно понимать, что только в комплексе с медикаментами народные рецепты смогут помочь в борьбе с заболеваниями гортани. Возможные осложнения и профилактика Запущенные заболевания гортани могут вызвать серьезные осложнения, поэтому лечить их нудно вовремя Лечение недугов гортанной области носоглотки обязательно, что связано с развитием возможных осложнений:
Вылечить многие заболевания гортани, конечно, не сложно, но стоит ли рисковать возможностью развития у вас указанных выше осложнений? Естественно, нет. Поэтому лучше вообще не приобретать подобные недуги, проводя некоторые профилактические мероприятия:
Подытоживая, стоит констатировать, что практически все заболевания гортани охватывают также и носоглоточную зону. Начать лечить какой-либо недуг крайне важно своевременно и правильно, то есть с непосредственным участием доктора. Самолечение не запрещено, но и нежелательно. Важно понимать, что есть риск возникновения осложнения крайне опасных для здоровья, поэтому игнорировать помощь специалиста не стоит. Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам. Поделись с друзьями! Будьте здоровы!Заболевания горла и гортани: симптомы и лечение болезни
 Существует много самых разнообразных заболеваний горла и гортани. Это могут быть и воспалительные заболевания, протекающие в острой форме, и хронические заболевания, носящие общий характер. Существует много самых разнообразных заболеваний горла и гортани. Это могут быть и воспалительные заболевания, протекающие в острой форме, и хронические заболевания, носящие общий характер.Причины и симптомы болезней горла и гортаниПовлиять на развитие воспалительного процесса могут следующие причины:
Симптомами болезней горла бывают:
Только лечение, начатое своевременно, способствует скорейшему выздоровлению. Но большинство людей при малейших признаках облегчения незамедлительно перестают принимать лекарства, не дожидаясь, когда наступит окончательное выздоровление. Именно это таит в себе опасность при болезнях горла. Потому что недолеченная болезнь перерастает в хроническую, которая будет регулярно повторяться. К тому же многие заболевания оказывают отрицательное воздействие на многие органы человеческого тела. Распространенные заболевания горла и гортаниВоспалительные заболевания горла и гортани, остро протекающие, бывают следующих видов: Среди хронических выделяют следующие:
Теперь рассмотрим более подробно каждую болезнь. АнгинаПри ангине воспаляется лимфаденоидная ткань миндалин. Эта болезнь гортани бывает инфекционно-аллергической. Вследствие этого ангина бывает трех видов: первичная, вторичная и специфическая. Самой распространенной считается первичная ангина. Она вызывается стафилококками, пневмококками, стрептококками, аденовирусами, вирусами гриппа, грибком Кандиды, анаэробами. Путь передачи от человека к человеку – воздушно-капельный или бытовой, от носителей этого заболевания или больных людей. Спровоцировать воспаление может переохлаждение или ослабленный иммунитет. Вторичная ангина плавно вытекает из таких острых воспалительных заболеваний, как скарлатина, корь, аденовирус и других. Специфическую ангину провоцируют определенные специфические инфекции, такие как грибковая ангина или ангина Симановского-Плаута-Венсана. ФарингитЭто воспаление слизистой оболочки гортани. Как самостоятельное заболевание встречается редко, в основном имеет взаимодействие с воспалительными заболеваниями верхних дыхательных путей, протекающих остро. Его симптомами бывают: першение в горле, боль при глотании, налеты на слизистой в виде гноя. Если запустить эту болезнь и не устранять факторы, оказывающих негативное воздействие на слизистую оболочку, фарингит в острой форме перерастет в хроническую. Этой форме могут способствовать постоянные насморки, кариес зубов, заболевания сердца и почек, тонзиллиты. ЛарингитПри этой болезни воспаляется слизистая оболочка голосовых связок. Ларингит возникает на фоне сопутствующих заболеваний, таких, как ОРЗ, коклюш, грипп и других. Может возникнуть в результате переохлаждения, при вдыхании неблагоприятных паров, от курения, пыли, которая является раздражающей причиной. Начальные симптомы проявляются в виде першения в горле, затем возникает сухой кашель, который постепенно становится мокрым, голос начинает хрипеть, появляется боль при глотании. Слизистые оболочки гортани начинают отекать, а голосовые связки – утолщаться. Аденоидит
 Возникает он из-за вирусной инфекции, которая поражает глоточную миндалину. Появляются невыносимые головные боли, начинаются сложности с дыханием, ночью начинает донимать сильный кашель, насморк становится гнойным. Из-за бессонных ночей человек становится рассеянным, его постоянно клонит в сон, возникает хроническая усталость. Если его не лечить, то возникают такие хронические заболевания, как гайморит, отит, тонзиллит. Лечат аденоидит промыванием носоглотки антисептическими растворами и лазеротерапией. В тяжелых запущенных случаях требуется операция. Возникает он из-за вирусной инфекции, которая поражает глоточную миндалину. Появляются невыносимые головные боли, начинаются сложности с дыханием, ночью начинает донимать сильный кашель, насморк становится гнойным. Из-за бессонных ночей человек становится рассеянным, его постоянно клонит в сон, возникает хроническая усталость. Если его не лечить, то возникают такие хронические заболевания, как гайморит, отит, тонзиллит. Лечат аденоидит промыванием носоглотки антисептическими растворами и лазеротерапией. В тяжелых запущенных случаях требуется операция.Отек гортаниНе бывает самостоятельным заболеванием. Отек гортани возникает на фоне флегмонозного ларингита, гортанной ангины, гнойных процессов в глотке и окологлоточном пространстве и многих других. Отек гортани может быть и не воспалительным. Он возникает как аллергическая реакция на лекарства, косметику или пищевые продукты. Кроме того, отек гортани вызывают заболевания сердца и сосудов, а также почек. Травмы могут легко спровоцировать отек. Двигательные расстройства Проявляются в полной или частичной приостановке работы гортани. Способствует этому воспаление в мышцах гортани или в гортанных нервах. Провоцируют дыхательные расстройства черепно-мозговые травмы, множественный склероз, внутричерепное кровоизлияние, сифилис. Речь и дыхание становятся затрудненными, возникают спазмы. Расстройство чувствительности Это заболевание гортани возникает из-за нервно-психических расстройств. Необходимо лечить центральную нервную систему. Стеноз гортани В этом случае просвет гортани закрывается частично или полностью. Стеноз гортани бывает острым и хроническим. Острый стеноз возникает при отеке гортани, в результате травмы, при попадании инородного тела, при флегмонозном ларингите и многих других причин. Возникает внезапно и развивается быстро. При хроническом стенозе просвет гортани начинает сужаться постепенно. Это заболевание возникает после травм или если есть рубцы в гортани, а также в результате таких заболеваний, как сифилис, дифтерия, при разнообразных опухолях, и может легко перейти в острую форму. Как лечить заболевания горла и гортани
 Независимо от вида заболевания горла и гортани, приступать к лечению нужно сразу же при появлении первых симптомов. Только в этом случае можно остановить распространение инфекции в самом ее начале, не давая переходить в хроническую форму. Независимо от вида заболевания горла и гортани, приступать к лечению нужно сразу же при появлении первых симптомов. Только в этом случае можно остановить распространение инфекции в самом ее начале, не давая переходить в хроническую форму.Лечение назначается врачом в зависимости от вида болезни, причин ее возникновения и других параллельных заболеваний. Например, фарингит лечат препаратами, оказывающими местное воздействие (таблетками для рассасывания и спреями, которыми необходимо орошать горло). Кроме того, больной должен полоскать горло и накладывать на него компрессы из спирта. При лечении ларингита в первую очередь стремятся устранить причины воспаления. Дополнительными мерами могут быть паровые ингаляции, горячие ванны для ног и обильное питье. Антибиотики при лечении ангины должен назначать только врач. Самолечение ими может иметь противоположный эффект. Кроме того, антибиотиков существует великое множество, и для лечения определенной формы воспалительного заболевания горла и гортани подходит только конкретный вид, который может знать только врач. Он же должен составить схему приема лекарств, чтобы лечение прошло как можно успешнее. Если заболевания горла и гортани вызваны грибковой инфекцией, то подбирать соответствующие лекарства необходимо только после лабораторных исследований и уточнения диагноза. Профилактика заболеваний горла и гортаниЧтобы болеть как можно реже, необходимо регулярно заниматься профилактикой заболеваний. Необходимо вести здоровый образ жизни, много гулять на свежем воздухе и заниматься спортом. При наступлении сезонной эпидемии заболеваний горла, для профилактики хорошо применять раствор соли для полоскания горла и промывания носа. Если появились первые симптомы простуды, следует:
Если придерживаться всех этих правил, легко можно не допустить развития заболевания или избежать осложнений. Оцените статью: Поделитесь с друзьями!Симптомы болезни горла и гортани, фото воспаления у взрослыхБоль и выраженный дискомфорт в горле ‒ эти симптомы испытывал почти каждый человек. Такие проявления заболеваний обычно игнорируются. Для борьбы с болевым синдромом в горле применяют ментоловые леденцы, что не всегда правильно. Легкомысленно к таким заболеваниям относиться не стоит. Некоторые патологии могут спровоцировать развитие серьезных осложнений для организма. Содержание статьи Разновидности заболеваний
Спровоцировать появление чувства боли в тканях горла может патогенная микрофлора, новообразования злокачественного характера, механические повреждения. Дискомфорт присутствует при простудных заболеваниях и вирусных инфекциях. Основными провоцирующими факторами патологий горла служат:
Все патологии горла инфекционного характера, кроме выраженной боли при глотании, сопровождаются другими признаками ‒ повышением температуры тела, болями во всем теле, ринитом, уплотнением лимфатических образований, гиперсаливацией. Слизистые структуры становятся рыхлыми и приобретают красный цвет. Но каждое воспаление имеет свое описание. Как выглядит здоровое горло у взрослого и пораженное, можно посмотреть на фото. АнгинаДанное заболевание обычно развивается у детей на фоне перенесенной простуды и гриппа. Разновидностиы ангины:
Тонзиллит
Протекание воспалительного процесса на небе ‒ следствие частых ангин, которые могут протекать в острой или затяжной форме. Провоцирующим фактором может быть любое заболевание бактериального или инфекционного характера. Кодовое обозначение по МКБ 10 ‒ J03.
ЛарингитПоражение затрагивает слизистые ткани гортани, может протекать в хронической и острой форме. Болезнь провоцируется общим переохлаждением организма, выдыханием воздуха с высокой концентрацией пыли или химических веществ, табачного дыма. Заболеванию присвоен код J04. Острый ларингит обычно выступает в роли симптома вирусного поражения. Возникает после длительного пребывания в климатических условиях с низкой температурой, загрязненным воздухом и на фоне вредных пристрастий. Характеризуется воспалительный процесс лающим кашлем, сухостью слизистой в горле, охриплостью горла, незначительным повышением температуры тела. Выделяют следующие формы хронического ларингита:
Фарингит
Острое или затяжное воспаление в структурах глотки. Острая стадия патологического процесса развивается как осложнение инфекции верхних органов дыхания. Длительное вдыхание холодного воздуха, злоупотребление вредными привычками провоцирует развитие фарингита. Также привести к развитию фарингита может употребление слишком горячей, острой или холодной пищи. Усиление боли происходит при глотании слюны. Патология сопровождается субфебрильной температурой, постоянным першением в носоглотке. Фарингит хронического типа развивается на фоне бактериального инфицирования, при сбоях обменных процессов, патологиях легких и сердца. При этом присутствуют атрофические изменения слизистых тканей, жжение в носоглотке, сухой лающий кашель, отек языка, гнойные выделения, гипертермия отсутствует. Острая стадия патология ‒ это заболевание, которое несет угрозу для маленьких детей. При воспалении присутствует катаральный ринит, отечность и воспаление слизистых тканей, что сильно ухудшает дыхание. Каким он может быть, можно увидеть на картинке. АденоидитПроцесс воспаления миндалин глотки часто провоцируется вирусными агентами, выражается в виде головной боли, сухого удушающего кашля, приступов одышки. Обычно диагностируется у детей до 15 лет. Патологии присвоен кодовый номер J35. Заболевание развивается на фоне снижения иммунных сил, недостатка витамина D, общего переохлаждения организма и других поражений органов дыхания. Новообразования различной этиологии
Рак носоглоточного аппарата сложно выявить на ранних стадиях, так как заболевание длительное время протекает без симптомов. По этой причине опухоли выявляют, когда они уже достигли выраженных размеров. При онкологии присутствуют следующие признаки:
Опухоли доброкачественной природы не характеризуются опасным течением, но терапия также необходима. Частое их повреждение может спровоцировать опасные осложнения. Узлы и полипы развиваются на фоне постоянного напряжения связок, при курении, хронических процессах воспаления. Образуются такие структуры при активизации ВПЧ. Опухоли могут вырасти в любом отделе верхних дыхательных путей. Рак гортани часто выявляется у мужчин старше 55 лет и курильщиков с большим стажем. Микозные пораженияРазвитие грибковых инфекций наблюдается при ослаблении иммунитета. Микозы могут быть хроническими или острыми. При поражении наблюдается покраснение структур носоглотки, присутствует боль, налет и язвы. Обычно встречаются следующие виды заболеваний ротовой полости: кандидоз псевдомембранозного типа, микоз и эритематозный зуд. Лечить их сложнее, чем бактериальные поражения. Причины заболевания
При всем многообразии заболеваний носоглотки провоцирующих факторов не так много. Обычно это следующие:
Диагностические мероприятияПервичный осмотр пациента проводят при помощи инструментальных методов. Обычно это ларингоскопия и фарингоскопия. Они помогают обнаружить место локализации отека и гиперемии в горле, оценить функциональное состояние голосовых связок и задних тканей гортани, обнаружить скопления гноя, выявить особенности строения. К основным диагностическим методам относят:
//youtu.be/CZ9XZqxAPoo Тактика леченияЧтобы устранить неприятные симптомы заболевания и предотвратить возникновение осложнений, необходимо использовать лекарственные препараты, скорректировать питание. Хорошим дополнением к лечению будут средства народной медицины. Лекарственная терапия
При заболеваниях горла можно использовать таблетированные препараты, средства местного действия. Для правильного подбора медикамента необходимо выявить возбудителя заболевания. Назначаются обычно следующие группы:
Оперативные вмешательства по удалению миндалин сейчас проводят редко, поскольку последствием такого вмешательства является снижение иммунитета. Народные средстваПри терапии заболеваний этой группы необходимо придерживаться постельного режима, употреблять больше теплой жидкости, для снижения выраженности боли можно пить молоко, чаи или отвары с малиной. Можно использовать следующие средства без назначения: Для препаратов домашнего изготовления используют кору дуба, ромашку, шалфей, прополис, чеснок, алоэ. Питание
Для уменьшения воспаления, боли и отека слизистых структур, чтобы лишний раз не повреждать ткани горла, необходимо скорректировать питание. Принципы диеты следующие:
ОсложненияПри отсутствии лечения воспаления острого типа могут перейти в хронические патологии, это приводит к постоянным рецидивам. В чем опасность заболеваний, поражающих горло:
При проникновении бактериальных агентов в кровь происходит развитие сепсиса. Профилактика
Поражения горла требуют профилактики, только в этом случае риск осложнений снижается. К основным методам предупреждения заболеваний относят:
При признаках даже легкого заболевания важно обращаться в больницу за лечением. В домашних условиях невозможно правильно определить тип заболевания и подобрать лечение. А отсутствие терапии может привести к сильному ухудшению здоровья. //youtu.be/1nB8__5ckZc какие бывают (список), симптомы и лечениеБолезни гортани и горла сопровождаются похожими симптомами, но имеют разную степень опасности. Поэтому при возникновении неприятных признаков необходимо обратиться к врачу для постановки правильного диагноза. Основные причины болезней горлаЗаболевания горла и глотки появляются из-за ослабленного иммунитета, хронических заболеваний, неблагоприятной экологической обстановки. Также причины болезней зависят от их вида. Виды заболеванийСписок заболеваний, которые приводят к неприятным ощущениям в области горла, очень обширный. Это могут быть патологии глотки и гортани. Они бывают острыми и хроническими. Их симптомы схожи друг с другом, поэтому поставить точный диагноз может только лор-врач. Ангина (тонзиллит)Это воспаление небных миндалин, возникающее в результате попадания патогенных микроорганизмов. Заражение происходит воздушно-капельным путем в результате контакта с больным человеком. Также инфекция может попасть в горло из других органов по крови и лимфе. ФарингитВерхним отделом ЖКТ, расположенным между пищеводом и полостью рта, является глотка. При воспалении слизистой оболочки в этой зоне диагностируется фарингит. В большинстве случаев он имеет вирусную этиологию и нередко протекает на фоне простуды или ОРЗ. Реже наблюдается бактериальный фарингит, вызываемый стрептококком, хламидиями и прочими микроорганизмами. Хроническое заболевание может развиться из-за отсутствия терапии острого фарингита. Также он может возникнуть из-за злоупотребления алкоголем, частого вдыхания пересушенного воздуха и по другим причинам.
 ЛарингитПри такой патологии воспаляются голосовые связки и слизистая оболочка гортани. Может возникнуть в результате курения, простуды, перенапряжения связок и прочих причин. Острый ларингит развивается резко и сопровождается выраженными признаками. Его терапия занимает не более 14 дней. Хроническое заболевание характеризуется более длительным течением — дольше 2 недель.
ОРВИЭто группа вирусных заболеваний, поражающих верхние дыхательные пути. В народе ОРВИ называют простудой. В отличие от гриппа она начинается постепенно. Сначала появляется ощущение першения в горле, затем повышается температура, возможен насморк. Важно долечить заболевание до конца. Иначе могут появиться некоторые осложнения. Например, вирус может распространиться на область внутреннего уха, спровоцировав отит. Факторов, приводящих к такой патологии, может быть несколько — переохлаждение, ослабленный иммунитет и другие. Но заболевание может появиться только при проникновении вируса в организм человека на фоне вышеперечисленных факторов. АденоидитТакое заболевание чаще встречается у детей. Представляет собой воспаление глоточных миндалин — аденоидов. В зависимости от вызвавших его причин он может иметь несколько форм течения:
Заниматься самолечением запрещается, так как это чревато разнообразными последствиями.
 ОпухолиНовообразования в области гортаноглотки могут быть доброкачественными или злокачественными. Рак горла — это малораспространенное заболевание. Однако патология сопровождается общими симптомами, поэтому ее своевременная диагностика затруднена. От этого заболевание переходит в более тяжелые стадии, из-за чего наблюдается высокий процент смертности. Чаще всего новообразования локализуются в носоглотке. Сначала опухоль маленькая и расположена в эпителиальной ткани. Постепенно ее размер увеличивается, и она распространяется на соседние ткани. На более поздних стадиях поражаются лимфоузлы, а также образуются метастазы в других органах. Пациент погибает либо от кровотечения, либо от попадания крови/пищи в легкие. Основной причиной рака горла является табакокурение. В группу риска входят мужчины старше 50 лет. В молодом возрасте заболевание наблюдается очень редко. Стеноз гортаниПроисходит частичное или полное сужение гортанного просвета. Это чревато опасными осложнениями, так как пациент практически не может дышать. Патология может быть острой (проявить себя остро) или хронической (симптомы менее выраженные, но наблюдаются в течение длительного времени).
СклеромаЭто воспаление в стенке дыхательных путей, при котором образуются гранулемы. Чаще всего заболевание появляется у работников сельской местности. В группе риска все возрастные группы, но зачастую она появляется у молодых людей 15-20 лет. Склерома характеризуется очень медленным течением. ФарингомикозЭто болезнь глотки с грибковой этиологией. Его вызывают грибы рода кандида. Зачастую протекает на фоне молочницы ротовой полости. К факторам, способствующим его возникновению, относят пониженный иммунитет из-за хронических заболеваний, эндокринные нарушения в организме, туберкулез и прочие патологии.
 Отек гортаниЭто набухание тканей гортани. Такая патология может иметь воспалительный и не воспалительный характер. Отек быть острым, хроническим и молниеносным. Появляется при травмах или заболеваниях гортани. Чаще всего отек является реакцией на вдыхание аллергенов. Поэтому частота такой патологии увеличивается весной/летом. ЛарингоспазмЭто внезапное сокращение гортанной мускулатуры, из-за чего голосовая щель закрывается. Наблюдается у детей до 3 лет. Чаще всего происходит зимой, когда в крови имеется нехватка кальция, вызванная недостатком витамина D. Механические поврежденияТравмы глотки и гортани могут возникнуть из-за удара, при огнестрельном или колющем ранении, при воздействии химических веществ. Может нарушиться глотание, пропасть голос, появиться отек в области шеи. При таких симптомах требуется немедленная медицинская помощь. Основные симптомыСимптоматика зависит от того, какое заболевание наблюдается у пациента:

При возникновении вышеперечисленных симптомов необходимо обратиться к врачу для постановки диагноза.
 Диагностика заболеваний горлаВ первую очередь необходимо обратиться к семейному терапевту. При необходимости доктор направит к лору, который проведет инструментальную диагностику. Он осмотрит горло пациента при помощи зеркал или ларингоскопа. Также могут потребоваться лабораторные исследования — анализы крови и мочи. Основные методы леченияТерапия заболеваний горла должна быть комплексной. Она обязательно включает прием лекарственных препаратов, физиотерапевтические процедуры, диету. В крайних случаях может потребоваться хирургическое вмешательство. Из лекарственных препаратов могут быть назначены антибактериальные, противовоспалительные, иммуномодулирующие средства. Также прописываются лекарства местного воздействия в форме леденцов, спреев и капель. ПрофилактикаДля профилактики болезней горла и гортани необходимо навсегда отказаться от курения. Также необходимо скорректировать питание — следует исключить блюда, раздражающие слизистые оболочки горла. Воздух в доме необходимо увлажнять, иначе слизистые оболочки носоглотки будут пересыхать, и на их поверхности образуются микротрещины. А во избежание вирусных заболеваний следует одеваться по погоде, вести активный образ жизни, заниматься спортом. Список болезней горла. Описание и симптомы
 На сегодняшний день заболевания гортани являются одной из главных проблем отоларингологии. Болезни глотки распространены среди людей всех полов и возрастов, причем количество заболевших с каждым годом увеличивается, особенно среди подростков и детей. Согласно официальной статистике, на верхние дыхательные пути приходится примерно 30% всех воспалений, затрагивающих ткани гортани и глотки. К ним можно отнести такие заболевания, как фарингит, эпиглоттит, аденоидит, кандидоз, разные формы ангин и другие. Острый фарингит – острое воспаление слизистой оболочки. Поражает все отделы глотки. Чаще всего это заболевание сопутствует респираторным инфекциям. У больного появляется першение, боль, сухость в глотке, осиплость голоса. При осмотре врач может заметить скопление вязкой слизи на задней стенке, гиперемию слизистой всех отделов глотки. Общие симптомы – слабость, лихорадка, дискомфорт. Ангина — одно из самых распространенных в мире заболеваний. Уступает ангина по частоте заболеваний только ОРВИ и гриппу; может быть причиной появления тяжелых осложнений, вести к осложнениям протекания многих заболеваний. Среди взрослых людей ангиной болеет каждый двадцатый, а среди детей – каждый шестнадцатый. Как правило, учащение заболеваемости ангиной происходит весной и осенью.
 К банальным ангинам, встречающимся гораздо чаще разновидностей, относятся:
Катаральная ангина — самая легкая из всех форм ангины. Происходит воспаление только слизистой оболочки небных миндалин. Начало заболевания протекает остро, сопровождается першением, ощущением сухости и жжения в горле, потом появляются слабые боли, которые становятся сильнее при глотании. Также больной чквствует разбитость, недомогание и головную боль. Наблюдается повышение температуры тела на протяжении длительного времени. Гнойная ангина. Этим термином часто описывают состояние, которое сопровождается появлением гноя на миндалинах. В общепринятой медицинской классификации к гнойной ангине относится 2 разновидности: фолликулярная и лакунарная ангина. Фолликулярная ангина– это острое гнойное воспаление фолликулов миндалин, которое отличается точечным расположением гнойных очагов. Может происходить воспаление язычных, глоточных, трубных и небных миндалин. Лакунарная ангина– гнойное воспаление лакун небных миндалин. Чаще всего лакунарной ангиной болеют в детском и подростковом возрасте. Для взрослых людей лакунарная ангина – это, как правило, обострение тлеющей инфекции. Взрослые заболевают в возрасте до пятидесяти лет. Диагностируется эта разновидность ангины круглый год, больше всего заболеваний в период с октября по январь. К атипичным формам ангин относят разновидности, которые не являются проявлением заболеваний крови или инфекционного заболевания, а также те, которые встречаются гораздо реже. Грибковая ангина – это инфекционно-воспалительное поражение небных миндалин. Оно вызывается дрожжеподобными грибами рода Candida. Наиболее часто оно появляется при нарушениях работы иммунной системы или же вследствие неправильного лечения антибактериальными препаратами. Чаще всего заболевают дети, но нередки также случаи появления этой болезни и у взрослых. Язвенно-некротическая ангина – это заболевание, вызванное условно-патогенной флорой ротовой полости. В развитии болезни участвуют бактерии спирохеты полости рта и веретенообразной палочки. Обычно эта болезнь получает развитие при истощении организма и белковой недостаточности. Также фактором риска является нарушение гигиены полости рта (в том числе курение и кариес). Язвенно-некротическая ангина проявляется поверхностными язвами одной небной миндалины, покрытыми грязно-зеленым налетом, имеющими гнилостный запах. Часто единственное, на что жалуется больной – это ощущение неловкости при глотании. Может произойти повышение слюноотделения, а также может появиться гнилостный запах изо рта. Флегмонозная ангина – острое гнойное воспаление околоминдаликовой клетчатки. Появляется через один-три дня после лакунарной или фолликулярной ангины как осложнение. В основном заболеванию подвержены люди в возрасте с пятнадцати до сорока лет, еще реже – до пятнадцати лет, и крайне редко заболевают дети в возрасте до шести лет. Аденоидит – это воспаление патологически разросшейся глоточной миндалины (аденоидов), проявляющееся затрудненным дыханием через нос, гнойными выделениями из носа, снижением слуха. Как правило, встречается у детей, так как именно в этом возрасте разрастается аденоидная ткань. Гораздо реже аденоидитом заболевают взрослые. Воспаление обычно распространяется с миндалины на слизистую оболочку среднего и верхнего отделов глотки. Острый ларингит. Это воспаление гортани. Обычно оно связано с простудными или инфекционными заболеваниями. Способствуют развитию ларингита курение и употребление спиртных напитков, дыхание через рот, переохлаждение, запыленный воздух и перенапряжение гортани. Кандидоз глотки – заболевание слизистых оболочек ротовой полости, вызванное дрожжеподобными грибками Candidaalbicans. Кандидоз называют еще дрожжевым стоматитом или молочницей. Развивается обычно эта проблема у грудных детей, а также у пожилых, имеющих различные хронические заболевания. Также кандидоз глотки может проявляться у взрослых людей, длительно принимающих сильные антибиотики. При гипертрофии небных миндалин происходит увеличение миндалин без протекания воспалительных процессов. Данному заболеванию в основном подвержены дети. Вместе с гипертрофированными небными миндалинами доктора обычно обнаруживают у детей и увеличенные аденоиды. Эпиглоттит — это воспаление надгортанника и окружающих тканей. Оно может привести ухудшить проходимость дыхательных путей. Воспаление надгортанника может быть как следствием бактериальной и вирусной инфекции, так и результатом повреждений, вызванных прямой травмой и ожогами горла. Как правило, проявлениями эпиглоттита являются внезапная лихорадка, боль при глотании, а также в редких случаях одышка.
 Рассматриваются такие часто встречаемые заболевания, как хронический фарингит, хронический тонзиллит и другие. Хронический фарингит — хроническое воспаление слизистой оболочки глотки. Развивается при неправильном лечении острого воспаления и неустраненных этиологических факторах. В большинстве случаев хронический фарингит развивается вследствие длительного раздражения слизистой оболочки. Повышают риск повторного появления хронического фарингита такие факторы, как неблагоприятные экологические условия, различные воспаления и другие. Иногда вызывается инфекционными заболеваниями, заболеваниями желудочно-кишечного тракта гормональными и эндокринными нарушениями, употреблением алкоголя и чересчур горячей или холодной пищи. Также причиной появления хронического фарингита могут быть хронические инфекционные заболевания. Хронический тонзиллит — это воспаление небных миндалин, которое носит хронический характер. У него бывают периоды улучшения и обострения. Часто это заболевание проявляется невысокой затяжной температурой тела, а также приводит к нарушению функций нервной вегетативной системы. Может сопровождаться различными осложнениями: снижение защитных сил организма, воспаление легких и другие. Самолечение и отсутствие профилактических мер может привести к появлению серьезных осложнений. Появление хронического ларингита является следствием длительных воспалительных процессов или повторяющегося острого ларингита. Риск заболевания хроническим ларингитом повышается при курении, перенапряжение голоса и употреблении алкогольных напитков. Часто развивается у преподавателей. Фарингомикоз – заболевание слизистой оболочки глотки. Вызывается условно патогенными грибками. Очень распространенное заболевание, составляет до 40 % от общего числа инфекционных заболеваний глотки. Болезни подвержены все слои населения: взрослые и дети, мужчины и женщины. Часто этому заболеванию сопутствуют грибковые поражения других органов ротовой полости. Наиболее распространенными факторам риска рака глотки считаются:
Опухоли носоглотки. Бывают злокачественными и доброкачественными. Наиболее подвержены риску появления опухолей носоглотки мужчины в возрасте 30-50 лет. Опухоли ротоглотки. Этот тип рака встречается очень редко. Чаще всего возникает у мужчин старше пятидесяти лет, реже – в другом возрасте. Опухоли гортаноглотки. Среди всех отделов глотки злокачественные опухоли чаще всего появляются именно в гортаноглотке. Эти опухоли по происхождению могут быть тесно связаны с опухолями ротоглотки, гортани и начальным отделом пищевода. Заболевания глотки чаще всего вызываются бактериальными, вирусными или грибковыми микробами. Болезни глотки могут быть как симптомами другого процесса, так и самостоятельными симптомами или заболеваниями. Ингалятор компрессорный чем отличается от небулайзера: Чем отличается ингалятор от небулайзерастоит ли покупать для лечения детских простудДля борьбы с детским кашлем, бронхитами и ринитами педиатры сегодня рекомендуют покупать специальные приборы для проведения ингаляций в домашних условиях – бытовые ингаляторы-небулайзеры. Многие родители задаются вопросом, стоит ли приобретать этот, в общем-то, недешевый прибор для домашнего использования и если да, то какой ингалятор лучше выбрать. Давайте разбираться. Сначала нужно определиться с терминологией. Ингалятор – это аппарат для введения лекарственных средств в аэрозольном состоянии с помощью ингаляций, а небулайзер – это аппарат, который преобразует жидкое лекарство в аэрозоль для проведения ингаляций. Вроде бы одно и то же, но есть небольшой нюанс. Небулайзер – это более узкий подраздел ингаляторов. Используя небулайзер, можно очень точно воздействовать на определенные части дыхательной системы, подбирая аппарат в зависимости от размера частиц получаемого аэрозоля. Компрессорный небулайзер По праву считается самым удобным и эффективным прибором для домашнего использования при лечении хронических бронхитов, бронхиальной астмы, ринитов, муковисцидоза и других заболеваний. Небулайзер позволяет распылять любые лекарственные препараты, разрешенные для ингаляций, включая минеральную воду и физраствор, а также антибиотики. Важно — если вы пробрели компрессорный небулайзер, у вас не будет необходимости докупать расходные материалы. Просто пользуетесь, по необходимости моете, сушите и убираете на полку. Никаких проблем. Основное преимущество использования прибора — при ингаляциях лекарства всасываются и оказывают действие гораздо быстрее, чем обычные таблетки и сиропы. Но есть и недостатки. Это высокий уровень шума при работе, поэтому многие мамы считают, что ингалятор может напугать их ребенка. Еще одним условным недостатком можно назвать размеры прибора – в дамскую сумку он явно не поместится, к тому же его нельзя назвать и легким. Альтернативы Для детей, кроме компрессорных ингаляторов, также можно выбрать ультразвуковой или так называемый мэш-небулайзер. Их преимущества перед компрессорными – бесшумная работа, компактность, легкость, возможность взять с собой в поездку. Особенно актуально при лечении новорожденных — чтобы ребенок не испугался шума, также можно использовать для ингаляций во время сна. Но, разумеется, такие приборы гораздо дороже компрессорных небулайзеров, а еще и требуют регулярной замены «расходников». Разумеется, покупать ингалятор или нет, это только ваше решение — ведь можно по старинке и над картошкой подышать (кстати, не шутка). Но если ваш ребенок часто болеет, кашляет, то регулярные ингаляции минеральной или даже обычной водой помогут значительно облегчить ему (и вам) жизнь. Читайте также: Детская комната: общие рекомендации по обустройству небулайзер или ингалятор / bwell-swiss.ruСамым распространённым, «бытовым» видом заболеваний, особенно в осенне-зимний период, считаются респираторные заболевания. На сегодняшний день эффективнейшим методом лечения органов дыхательной системы является ингаляционная терапия. Это наиболее результативный и безопасный способ. Справляться с этой задачей помогают такие приборы как ингаляторы и небулайзеры. Есть ли в них разница? В чём отличие ингалятора от небулайзера? Попробуем разобраться в этом вопросе. По сути, оба эти прибора необходимы для лечения органов дыхания. Ингалятор- более распространённое название, так сказать, «на слуху», так как оно интуитивно знакомо большинству по процедуре ингаляции. Кастрюлька с картошкой, густой пар, полотенце… Современные ингаляторы- это небулайзеры, которые образуют мелкодисперсный аэрозоль, а не пар. В прибор заливается физраствор и лекарство, предназначенное для небулайзерной терапии, и затем небулайзер распыляет его на мельчайшие частички. Чем мельче частица, тем глубже она проникает в лёгкие. Сейчас можно найти множество различных видов и моделей небулайзеров. Одни из самых современных и технологичных — приборы швейцарского бренда B.Well. Прекрасный вариант базовой модели, который подойдёт всей семье — небулайзер B.Well PRO-110. Производитель позаботился о каждом члене семьи: в комплекте имеются маски для взрослого и ребёнка, чтобы вылечить кашель, мундштук для лечения горла и насадка для носа, которая поможет справиться с насморком. Компактный, нешумный и эффективный, за счёт высокой респирабельной фракции — количество вещества, которое достигает лёгких. У этого прибора показатель более 70% — максимальный показатель для современных небулайзеров. Часто, простуду тяжело переносят дети. Надрывный кашель, заложенный нос, всё это доставляет малышу дискомфорт. Но при этом не так просто усадить ребёнка за ингалятор, ведь дети часто боятся и сопротивляются проведению лечения. В комплекте идут не только детская и взрослая маски, но маска для младенцев. Также есть мундштук и насадка для носа. PRO-115 производит аэрозоль с оптимальным размером частиц и респирабельной фракцией более 70%, что позволяет лекарству глубоко проникнуть в бронхи и легкие. Благодаря дизайну-игрушке, пониженному уровню шума и забавным наклейкам малыши воспринимают процесс лечения как игру. Теперь ингаляция не будет проблемой для детишек! Поделитесь статьёй с друзьями Небулайзер или паровой ингалятор: чем отличаются и какой выбирать?Читайте в этой статье:
Говоря об ингаляторах, чаще всего подразумеваются приборы для ингаляционной терапии (воздействие на дыхательные пути аэрозолей). Ингалятор и небулайзер: разница, которую следует знатьПаровой ингалятор – устройство, нагревающее медикаментозный раствор до определенной температуры, тем самым испаряя его. Полученные пары представляют собой частицы веществ достаточно крупного размера и направлены на лечение болезней верхних дыхательных путей.
Недостатки, которые стоит учесть:
Небулайзер– аппарат, преобразующий раствор в аэрозоль по различным технологиям. Он бывает трех видов и подходит для лечения широкого спектра заболеваний:
Что означает размер частиц аэрозоляСредний размер частиц аэрозоля во многом определяет результативность ингаляционной терапии:
В документах к устройству указан усредненный показатель. Так, если эта цифра составляет 4 мкм, то следует понимать, что только половина частиц аэрозоля будет соответствовать данному параметру. Оставшаяся часть будет больше/меньше 4 мкм, а значит осядет и в носоглотке, и на альвеолах.
Выбирайте универсальные небулайзеры, которые подходят для лечения всех отделов дыхательной системы. Многие модели позволяют выбирать среди различных режимов, тем самым подстраивать ингалятор под ту или иную задачу. Небулайзер или паровой ингалятор: выбираем подходящее устройство
Перед приобретением аппарата ответьте на несколько вопросов: для кого, зачем и как часто будут проводиться ингаляции. Обратите внимание на рекомендации от специалистов, которые помогут найти наиболее подходящую модель:
В заключении отметим, что хороший небулайзер прослужит ни один год и подойдет всем членам семьи для лечения заболеваний дыхательной системы. В отдельных случаях (астма, аллергия и т. д.) следует выбирать ингалятор, учитывая рекомендации лечащего врача. Типы ингаляторовИнгаляторы, представленные в
настоящее время на рынке, отличаются по форме лекарственного вещества (пар или
аэрозоль) и способу его получения
(испарение, давление воздуха или ультразвук). В соответствии с этими
параметрами выделяют паровые, компрессорные и ультразвуковые ингаляторы.
Паровые ингаляторы Паровые ингаляторы испаряют воду с растворенными в ней лекарственными веществами и доставляют в дыхательные пути горячий пар, температура которого равна 53-67 ºС. Это самые простые и доступные ингаляторы для домашнего использования. Паровая ингаляция является ни чем иным, как физиотерапевтической процедурой, основанной на прогревании. При вдыхании горячего пара ускоряется кровоток и метаболизм в слизистых оболочках дыхательных путей, расширяются сосуды, снимаются болезненные ощущения. Паровые ингаляторы можно использовать и в косметических целях для распаривания лица перед механической чисткой, для увлажнения и стимулирования регенерации кожи.
Использование теплого пара,
однако, накладывает определенные ограничения. Во-первых, резко сокращается
список лекарственных веществ, которые можно использоваться для ингаляции.
Компрессорные ингаляторы Компрессорный ингалятор переводит
лекарственный препарат из жидкого состояния в форму прохладного аэрозоля,
состоящего из микрочастиц размером 3-5 микрометров. За счет малого размера
частиц аэрозольное облако достигает верхних, средних и нижних дыхательных
путей, доставляя лекарственный препарат даже в мелкие бронхи. Аэрозоль
образуется под воздействием сжатого воздуха, который подается через узкое
отверстие в емкость с жидким лекарством. Нагнетается воздух электрическим
компрессором, встроенным в корпус ингалятора.
Отсутствие нагрева позволяет использовать в компрессорных небулайзерах любые типы препаратов для аэрозольных процедур: антибиотики, антисептики, препараты для разжижения мокроты, бронхолитики, ингаляционные гормоны, противокашелевые препараты, иммуномодуляторы, минеральные воды и др. Компрессорные ингаляторы работают в нескольких режимах, производя аэрозольные частицы разного размера. Режим выбирается в зависимости от того, какая часть дыхательных путей нуждается в ингаляции. Помимо стандартных, «взрослых» небулайзеров, выпускаются также «детские», стилизованные модели в форме игрушек.
Ультразвуковые ингаляторы Основным компонентом
ультразвукового ингалятора является
пьезоэлектрическая пластина, которая вибрирует с высокой частотой и
образует ультразвуковые колебания.
Ультразвуковые ингаляторы компактны, имеют малый вес и работают бесшумно. Во время проведения ингаляции больной может дышать через маску или просто вдыхать аэрозоль, распыляемый ингалятором, может сидеть или лежать, бодрствовать или спать (что особенно актуально при лечении младенцев, маленьких детей и лежачих больных).
С ультразвуковыми ингаляторами
можно использовать широкий спектр лекарственных средств, однако здесь
существует ряд ограничений.
Меш-ингалятор Меш-ингалятор (от англ. mesh -
сетка) — это небулайзер третьего поколения, который работает по технологии
Vibrating Mesh Technology и обладает преимуществами как ультразвукового, так и
компрессорного небулайзеров. Жидкий лекарственный препарат в меш-ингаляторе
бесшумно просеивается через специальную вибрирующую сетку с тысячами мельчайших
отверстий и переходит в состояние аэрозоля. К сетке жидкость подталкивают
низкочастотные ультразвуковые волны (180 кГц), которые не влияют на структуру
лекарств. Благодаря пониженной частоте ультразвука, в меш-ингаляторах можно
использовать и антибиотики, и ингаляционные гормоны, и антисептики, и
фитонастои. Меш-небулайзер позволяет провести эффективную ингаляцию за 2-3
минуты с начальным объемом лекарства всего 0,5 мл. Чем отличается ингалятор от небулайзера: виды и отличияВ последнее время все чаще молодые родители и люди в возрасте для терапии простудных и инфекционных болезней предпочитают использовать ингаляторы или небулайзеры. В комплексной терапии таких болезней данные приборы процесс выздоровления намного ускоряют и снижают медикаментозную нагрузку на организм, который очень ослаблен. Сейчас представлено очень много видов ингаляторов, также в продаже появились небулайзеры. Многих волнует вопрос: «Чем же они отличаются?» По своим функциональным характеристикам эти приборы одинаковы. Небулайзер является одним из видов ингалятора. Небулайзер представлен прибором, который расщепляет лекарственные средства до состояния аэрозоля, и в организм подает их ингаляционным способом. Классифицируются небулайзеры на ультразвуковые и компрессионные. Ингалятор – это такое устройство, которое лекарственные вещества, находящиеся в состоянии аэрозоля, в организм подает путем ингаляций. Ингаляторы классифицируются на компрессионные, паровые, ультразвуковые, электронно-сетчатые. Все эти приборы используют для терапии простудных заболеваний, а также в качестве профилактики. Характеристика типов ингаляторов, основные отличияТак или иначе, специалисты различают небулайзер и ингалятор. С помощью определенного типа небулайзера можно наиболее точно и прямо воздействовать на нужные участки дыхательных путей. Также определенный вид по-разному измельчает лекарственный препарат на мелкие частицы. Чем мельче будут частицы, тем эффективнее будет проведенная процедура. Современный небулайзер Исходя из вышеизложенного, паровой ингалятор не относиться к небулайзерам, так как принцип работы его заключается в выработке пара лечебного настоя, путем нагревания. Компрессорные ингаляторы, или их еще называют струйные, считаются наиболее универсальной моделью, так как распыляют практически все лекарственные препараты, что является большим плюсом данного вида. Принцип действия схож с ультразвуковыми ингаляторами. При помощи компрессора создается аэрозольное облачко, которое образует сильный воздушный поток через небольшое отверстие, находящееся в камере ингалятора, в которую влит лекарственный раствор. К минусам этого типа ингаляторов относят большие габариты (размеры и масса), и процесс ингаляции проходит очень шумно. Компрессорный ингалятор Ультразвуковые ингаляторы – это такие устройства, которые способны распылять специально приготовленный лекарственный раствор в виде мелкого аэрозоля, который при вдыхании может проникнуть в труднодосягаемые места дыхательных путей. Ультразвуковые ингаляторы Для ингаляций используют отвары трав лекарственных, щелочные растворы (физраствор, минеральная вода «Боржоми»). К преимуществам это вида относят небольшой вес и размер устройства, а также у определённых моделей в комплектацию входят дополнительные насадки и маски, которые позволяют проводить ингаляции больному человеку в положении лежа или даже в спящем состоянии. Также очень удобно их использовать для терапии простудных заболевания у детей младшего возраста. В процессе работы ингалятора создается большое облачко прохладной мелкодисперсной жидкости, которая схожа с дымовым облаком, и поэтому ребенку необязательно лицо располагать возле мундштука, можно прибор поставить рядом с его кроваткой, и местом где играет, при этом действенность лечения не снизится. В настоящее время с положительной стороны зарекомендовали себя новейшие устройства – ингаляторы с mesh-технологией, или второе их название электронно-сетчатые ингаляторы. У них способ распыления лекарственного раствора используется низкочастотный. К преимуществам можно отнести то, что в сравнении с ультразвуковыми ингаляторами, Mesh-технология позволяет использовать очень большой выбор лекарственных препаратов. В этот список входят: антибиотики, гормональные препараты, муколитики. Также допускается применение растворов, содержащие масла, вязкостью не более 3сП. Данный вид приборов обеспечивает бесшумный рабочий процесс, высокую скорость распыления и дисперсность. Ингалятор с mesh-технологией Современные небулайзеры очень практичны и просты в использовании, с помощью приложенной инструкцией такая процедура проводится легко. Перед применением небулайзера нужна врачебная консультация, по результатам которой назначается рецепт лечебного раствора и длительность проведения ингаляций. Чем отличается юлайзер от небулайзера? Что лучше использоватьИнгаляционная терапия появилась более 4 тыс. Виды небулайзеровНебулайзер – это система доставки лекарственного препарата в дыхательную систему во время спокойного дыхания пациента. Прибор обеспечивает распыление лекарства в виде сверхмалых дисперсных частиц – аэрозоля. В зависимости от привода небулайзеры подразделяют на:
Первые два вида ингаляторов преобразуют жидкость или порошок в аэрозоль с помощью сжатого воздуха. Третий – за счет ультразвуковых волн. В последние годы список приборов для ингаляции увеличился. Появились электронно-сетчатые устройства, сочетающие в себе характеристики ультразвуковых и компрессорных устройств и Юлайзеры. Показания для использованияСуществуют ингаляторы-небулайзеры для:
Выбирать, какой вид небулайзера необходим при разных заболеваниях органов дыхания, может только специалист, который знает механизм действия приборов, учитывает индивидуальные и возрастные особенности, необходимую дисперсность частиц раствора и скорость подачи аэрозоля. Показанием к использованию ингалятора являются следующие заболевания дыхательной системы:
Многие типы подобных устройств трудны для применения в педиатрии и неонатологии. Ребенок не может синхронизировать процесс дыхания с моментом поступления лекарственных частиц, теряется дорогое лекарство, снижается эффект лечения. Поэтому родители озабочены поиском простого, надежного, эффективного прибора для ингаляций. На форумах и в соцсетях часто можно встретить вопрос о преимуществах того или иного типа ингаляторных систем. Юлайзер против небулайзераДилеммы – что лучше юлайзер или небулайзер, не существует. Сравнение некорректно, поскольку Юлайзер – это компрессорный небулайзер от международной корпорации «Юрія-Фарм». Они выпускают приборы для детей и взрослых, для индивидуального, семейного и профессионального применения. Обзор продукции «Юрія-Фарм» убедительно доказывает отсутствие разницы между эффективностью компрессорных систем корпорации и других фирм. ПреимуществаЮлайзер и другие компрессорные небулайзеры обладают рядом преимуществ.
Несмотря на то что появляются новые, современные типы небулайзеров, компрессорные считаются самыми простыми и безопасными в ингаляционной терапии. Как выбрать ингалятор, виды ингаляторов, небулайзеров
Из этой статьи Вы узнаете: как выбрать ингалятор, чем отличается ингалятор от небулайзера, какие существуют виды небулайзеров. Медицина шагнула далеко вперёд и теперь есть возможность проведения ингаляций дома, без ежедневного посещения физкабинета или доктора. Для этой процедуры существуют специальные лечебно-профилактические приборы, которые называются ингаляторами. Вас пугает широкий ассортимент предлагаемых ингаляторов? Не знаете, как сделать выбор и на какой модели из них остановиться? Надеемся, что наша статья поможет Вам разобраться в этом вопросе. Всё гораздо проще, чем может показаться на первый взгляд. Главное, знать и понимать для себя следующие моменты:
Начнём с того, что все ингаляторы делятся на два типа: паровые и небулайзеры.
Это самый простой вариант ингаляторов. Как дополнение паровой ингалятор может применяться в косметических целях (очищающие и увлажняющие маски для лица). Несмотря на ряд положительных моментов, этот метод (паровых ингаляций) имеет и свои недостатки. Остановимся и на них:
Небулайзеры.Это приборы, способные распылять лекарственное средство, превращать жидкость в аэрозоль. Принцип действия их заключается в дисперсном распылении действующего вещества лекарственного препарата на мелкие частицы (не больше 14 микрон). При проведении ингаляции с помощью небулайзера через специальную маску частицы способны проникать не только в верхние, но и средние, и нижние дыхательные пути. Лекарство легко попадает в организм и быстро усваивается, что способствует скорейшему выздоровлению или облегчению состояния больного. В небулайзерах разрешён к применению более широкий спектр лекарственных препаратов, соответственно и лечить с помощью таких ингаляций можно значительно больше заболеваний. Различают три вида небулайзеров:Ультразвуковые — под воздействием высокочастотных колебаний (ультразвука) жидкое лекарственное средство превращается в аэрозоль и распыляетсяКомпрессорные – аэрозольное облако образуется с помощью поршневого компрессора, формируется мощный поток воздуха с содержанием частиц лекарственного препарата
Меш (электронно-сетчатые) – аэрозоль образуется при просеивании лекарственного раствора через вибрирующую сетку – мембрану с множеством микроскопических отверстий
Расскажем о преимуществах, особенностях и недостатках каждого из видов в сравнительной характеристике в зависимости от различного рода параметров. Размер получаемых частицКомпрессорные небулайзеры. Приборы с одним режимом работы образуют в среднем частицы размеров в 3 микрона (не больше 5мкм), что позволяет им, проходя через верхние дыхательные пути, проникать и оседать в средних и нижних отделах. Чем мельче частица, тем глубже она опускается по дыхательной системе. В ингаляторах с разными режимами работы существует функция выбора размера частиц (переключение режима) для оптимальной ингаляции. Диаметр частиц колеблется в пределах от 0,5 до 14 мкм, что позволяет успешно ингалировать все отделы дыхательных путей. К тому же в комплект таких компрессорных небулайзеров входят специальные насадки и канюли для носа, что даёт возможность без труда лечить насморк, заложенность носа и т.п явления. Ультразвуковые небулайзеры.
При работе этот вид ингаляторов производит аэрозоль с частицами в среднем от 1,5 до 5,7 мкм. Таким образом, данные приборы позволяют обрабатывать все отделы дыхательных путей, но более эффективно борются с заболеваниями среднего и нижнего отделов, так как частицы достаточно мелкие и проникают глубоко, их практически не остаётся в верхнем отделе. Электронно-сетчатые небулайзеры. Работают за счёт применения Меш- технологии распыления лекарственных средств. Образуют аэрозольную смесь с мелкодисперсными частицами, размер их тоже не превышает отметку в 5,7 мкм. Примерно 70% из них оседают в нижнем и среднем отделах дыхательных путей и незначительная часть в верхнем. Тем не менее, как и ультразвуковые модели, меш – небулайзеры используются для лечения всех отделов, ведь даже в небольшом количестве, попавший с помощью ингаляции в организм лекарственный препарат, окажет куда больше пользы, чем просто выпитый курс медикаментов. Режим работы ингалятора, длительность и настройки для оптимального лечения
Модели компрессорных небулайзеров могут быть без переключения режимов работы (управляются одной кнопкой) либо с 3-мя режимами (каждый из которых предназначен для воздействия на определённый отдел дыхательных путей). Режим 1. частицы от 1 до 5 мкм – лечим нижний отдел дыхательных путей Режим 2. диаметр частиц от 6 до 9 мкм – задействован средний отдел дыхательных путей Внимательно читайте прилагаемую инструкцию к прибору, потому что у разных моделей ингаляторов может быть запрограммировано разное соответствие режима и размера получаемых частиц на выходе. В компрессорных небулайзерах (например, модель CN- HT02 Панда, CN- HT03 Ариа, Джино) способ ингаляции, то есть размер получаемых частиц лекарственного препарата, зависит от смены пистона. В комплекте идут три сменных многоразовых пистона:
Пистон А (частицы 8 – 10мкм) – большинство из которых оседает в верхнем отделе дыхательных путей (эффективно можно лечить ринит, синусит, гайморит, ларингит, тонзиллит, фарингит – заболевания носоглотки). Лечебный и профилактический эффект здесь достигается преимущественно за счёт избирательного воздействия определённым медикаментом на ту или иную область дыхательной системы. Среди компрессорных ингаляторов встречаются аппараты, способные работать в непрерывном режиме, то есть компрессору не требуется время для отдыха, и такие варианты, которые работают по принципу работа/пауза с интервалом 30 мин/ 30 мин.
Ультразвуковые небулайзеры — есть приборы с автоматическим отключением через 10 минут ингаляции и с более продолжительным режимом работы (непрерывное время до 30 минут). Уровень шумаУльтразвуковые — Бесшумные
Компрессорные — От минимального уровня от 43-46 дБ до до хорошо уловимого и слышимого в 65 дБ
Меш — небулайзеры — Бесшумные либо с минимальным уровнем до 50 дБ Ингалируемые лекарства
Самый большой спектр допустимых к использованию лекарственных средств принадлежит компрессорным небулайзерам. В режимных моделях таких ингаляторов возможно использование полного перечня препаратов для небулайзерной терапии, включая гормоны, эфирные и натуральные масла, антибиотики, антисептики, фитосборы, бронходилятаторы, муколитики, щелочные растворы и т. С ультразвуковыми небулайзерами допускается использовать ТОЛЬКО лекарства на водной основе, но и здесь существуют ограничения, так как ультразвук может разрушать некоторые активные вещества в лекарственных препаратах, из-за чего теряется мощность и терапевтическая эффективность. Такому воздействию подвержены в частности антибиотики. Но есть и исключения, например, в ультразвуковом ингаляторе Beurer Ih40 возможно использование лекарственных масел.
У меш-небулайзеров (по сравнению с ультразвуковыми) более расширенный список препаратов к использованию Здесь можно применить любые лекарства на водной основе, включая антибиотики, муколитики, гормоны, минеральные воды. Применение в детской практике
Все три вида небулайзеров можно эффективно и спокойно применять когда болеют дети. В предназначенный для всей семьи комплект обязательно входят взрослая и детская маски. Ультразвуковые и меш – небулайзеры не испугают ребёнка, так как работают тихо или совсем бесшумно. Образуя достаточно мелкие частички аэрозоля, данные ингаляторы будут способствовать более глубокому проникновению лекарственного вещества. Меш – аппараты можно использовать спящим деткам. Среди компрессорных приборов есть модели, разработанные специально для детей. Они имеют вид игрушки (паровозик, слоник, панда и другие), что конечно же привлечёт внимание малыша и лечение пройдёт в игровой форме. Такие модели небулайзеров как, Omron NE –C24 Kids (имеется специальная маска для грудничков), LD – 207U, LD – 210C, LD – 212C (кроме обычной детской маски снабжёны малой маской для детей) подходят для использования с первых месяцев жизни. Вес и габариты небулайзераМеш-небулайзеры являются самыми маленькими, компактными, портативными. Вес от 97 грамм до 300. С лёгкостью умещаются в кармане. Ультразвуковые приборы тоже небольших размеров, в среднем имеют вес около 1 кг (max 1.5 кг).Компрессорные ингаляторы самые габаритные и объёмные. Вес их достигает 2,7 кг (в среднем от 1,5 до 1,8 кг).
Но и среди их числа имеются исключения. Таковым является небулайзер Omron модель NE- C20-RU. Его вес всего 190 грамм, можно расположить и на ладошке. Детский ингалятор Omron модель NE-C24 Kids с массой в 270 гр. Вместительность резервуара, экономичность и остаточный объём
Компрессорные. Объём резервуара для лекарственных средств от 6 до 13 мл (в разных моделях может быть разным). Аппараты с большей ёмкостью дают возможность проводить более длительные ингаляции, если таковые назначит врач.
Ультразвуковые. Объём их резервуаров от 8 до 12 мл. Для ускорения заполнения имеют пипетку вместимостью 2 мл. Возможны продолжительные, долговременные процедуры. Экономичный вариант небулайзеров. Встроенная система A.D.R. перекрывает подачу лекарства на выдохе. Остаточный объём до 1 мл. С помощью ингалятора B.Well WN-119U , который имеет в комплекте длинный воздуховодный шнур, возможны ингаляции ослабленным и лежачим пациентам.
Меш-небулайзеры. Объёмы резервуаров в данном типе до 8 мл. Для этих ингаляторов не требуется разведение лекарства, поэтому работают они уже на малых объёмах от 0,5 мл. Остаточный объём тоже соответственно самый низкий от 0,1 до 0,5 мл. Некоторые модели снабжены датчиком расходования препарата, таким образом, Вы всегда будете знать, когда нужно добавить лекарство. К тому же, их особенностью является то, что меш-приборы можно использовать под наклоном в 45 градусов, камера закрытого типа не допускает проливания, это даёт возможность проведения процедуры лежачим больным или, например, спящим детям. Потребление энергии
Меш-небулайзеры лёгкие, компактные и имеют возможность работать как от сети, так и от пальчиковых батареек. С их помощью можно проводить ингаляции в любое время и в любом месте, независимо есть там источник питания или его нет. В комплект поставки входят батарейки, а адаптеры к ним приобретаются отдельно. Компрессорные ингаляторы требуют обязательного подключения к сети (220 – 240В). Есть несколько моделей работающих от источника питания в 12В , их можно подключить в автомобиле, например, от прикуривателя (Omron модели NE-C20 RU , NE-C24 Kids , NE-C24) либо к стабилизированному блоку питания.
Ультразвуковые небулайзеры идут в комплекте с сетевым адаптером и тоже нуждаются в подключении к источнику питания. Для модели B.Well WN-119U разработана аккумуляторная батарея и нагреватель аэрозольного потока, но поставляются они отдельно. С их помощью можно будет проводить ингаляцию в любом удобном Вам месте, даже там где нет электричества. Среди многообразия ингаляторов и небулайзеров, мы уверены, Вы найдёте свой. Будьте здоровы!
Если у Вас остались вопросы, по видам и эксплуатации ингаляторов и небулайзеров – напишите вопрос в наших сообществах в социальных сетях. Если у Вас вопрос: как выбрать небулайзер в нашем интернет-магазине – закажите обратный звонок или позвоните нам по бесплатному номеру. (PDF) Различия компрессоров / небулайзеров в распылении кортикостероидов. Исследование CODE (эффективность кортикостероидов и устройств)236 Клинические сравнения необходимы для определения того, сильно ли влияют эти различия на клинические результаты клинических исходов 7-11 , как Terzano et al. продемонстрировал в предыдущем исследовании 6 . Мы надеемся, что небулайзеры будут представлены контролирующим органам по «медицинским устройствам», в частности в Италии, где они широко используются. Каталожные номера 1) MARCUS P, O PPENHEIMER EA, PATEL PA, KATZ LM, D OYLE JJ. Использование ингаляционных ингаляционных кортикостероидов среди пожилых взрослых пациентов: оценка результатов . Ann Allergy Asthma Immunol 2006; 96: 736-743. 2) H ESS D, FISHER D, WILLIAMS P, P OOLER S, KACMAREK RM. , потока небулайзера и марки небулайзера .Chest 1996; 110; 498-505. 3) T ERZANO C. Nebulizzatori. В: C. Terzano, F. Man- nino editori. Аэрозоль — Caratteristiche, analisi, ap- plicazioni terapeuthe. Milano, McGrawHill, 1997; 59-65. 4) T ERZANO C, MANNINO F. Характеристика аэрозолей трех ингаляторов с дозированными дозами кортикостероидов с объемными удерживающими камерамии дозированными ингаляторамипри двух скоростях вдоха.J Aerosol Med 1999; 12: 249-254. 5) L ПРЕДЛОЖЕНИЕ DT, IKLE D, NELSON HS. Сравнение коммерческих струйных небулайзеров . Комод 1994; 106: 1788-1793. 6) T ERZANO C, ALLEGRA L. Важность доставки лекарств Системав стероидной аэрозольной терапии через небулайзер. Pulm Pharmacol Ther 2002; 15: 449-454. 7) T ERZANO C, RICCI A, BURINSCHI V, N EKAM K, LAHOVSKY J. и флутиказона пропионата у взрослых пациентов с небулизацией при ингаляции — с палатка астма.Респир Мед 2003; 97 (Приложение B): S35- 40. 8) T ERZANO C, ALLEGRA L, BARKAI L, CREMONESI G. Be- клометазон дипропионат в сравнении с будесонидом ингаляционная суспензия у детей от легкой до умеренная стойкая астма. Eur Rev Med Phar-macol Sci 2001; 5: 17-24. 9) T ERZANO C, BARKAI L, CREMONESI G. Кортикостероиды , вводимые распылением детям с бронхиальной астмой.Adv Ther 2001; 18: 253-260. 10) DELACOURT C, DUTAU G, LEFRANCOIS G, CLERSON P. Группа клинических разработок беклоспина. Сравнение эффективности и безопасности распыленного be- клометазона дипропионата и будесонида при тяжелой персистирующей детской астме. Респир Мед 2003; 97 (Дополнение B): S27-33. 11) D E BENEDICTIS FM, DEL GIUDICE MM, VETRELLA M, T RESSANTI F, T RONCI A, TESTI R, DASIC G, FLIC12 STUDY GROUP.Распыленный флутиказона пропионат против будесонида в качестве дополнительного лечения у детей с обострением астмы. J Asthma 2005; 42: 331-336 12) W ILLIAMS DM. Клинические соображения по применению ингаляционных кортикостероидов при астме. Фарма- терапия 2001; 21 (3 Пт 2): 38С-48С. 13) L E BRUN PPH, DE BOER AH, FRIJLINK HW, HEIJERMAN HGM. Обзор технических аспектов распыления препарата .Pharmacy World & Science 2000; 22: 75-81. 14) К ЭНДРИК А.Х., СМИТ Э.С., УИЛСОН RSE. Отбор ис помощью небулайзерного оборудования. Thorax 1997; 52 (Sup- pl 2): S92-S101. 15) O’C АЛЛАГАН С, БАРРИ П.В. Наука о доставке лекарственных средств nebu- . Thorax 1997; 52 (Дополнение 2): S31-S44. 16) Т САНАКАС Дж. Н., Уилсон А.Дж., Бун А.В. Оценка небулайзеровдля тестов с бронхиальной нагрузкой.Arch Dis Детский 1987; 62: 506-508. 17) A LVINE GF, RODGERS P, F ITZSIMMONS KM, AHRENS RC. Одноразовые струйные небулайзеры. Насколько они надежны? Сундук 1992 г .; 101: 316-319. 18) H ESS D, HORNEY D, SNYDER T. Доставка лекарств производительность восьми ручных распылителей небольшого объема : влияние объема разбавителя, расхода газа Скоростьи модели распылителя. Respir Care 1989; 34: 717-723. 19) A ROSSA W, Q UAGLIOTTI F, S ALA N и др. Различное исполнение двух коммерческих небулайзеров . Респира- ция 1984 г .; 46: 128-132. 20) К РАДЖАН В.А., ЛАКШМИНАРАЯН С. КПД воздушного Небулайзеры с компрессорным приводом. Комод 1985; 87: 512-516. 21) H OLLIE MC, MALONE RA, SKUFCA RM, NELSON HS. Максимальная изменчивость аэрозольного выхода струйного небулайзера DeVilbiss 646.Сундук 1991 г .; 100: 1339-1344. 22) S MITH EC, DENYER J, KENDRICK AH. Сравнение двадцати трех комбинаций распылителя / компрессора для домашнего использования. Eur Respir J 1995; 8: 1214- 1221. 23) N EWMAN SP, PELLOW PG, CLARKE SW. In vitro com- заготовка струйного и ультразвукового небулайзеров DeVilbiss. Сундук 1987 г .; 92: 991-994. 24) J OHNSON MA, NEWMAN SP, BLOOM R, TALAEE N, C LARKE SW.Доставка альбутерола и ипратропия бромида из двух небулайзерных систем при хронической стабильной астме. Эффективность и легочное депонирование — р. Комод 1989; 96: 6-10. 25) O’R IORDAN TG, WEINSTEIN MD, MAO Y. Bench Test- распылителей: сравнение трех методов. J Aerosol Med 1999; 12: 59-66. 26) N EWHOUSE M. не имеет клинического значения. J Aerosol Med 1998; 11 (Дополнение 1): S122-132. К. ТЕРЗАНО, А. ПЕТРОЯННИ, Д. ПАРОЛА, А. РИЧЧИ Небулайзеры и ингаляторы: и победитель?За последние три десятилетия рынок расширился, чтобы предлагать ингаляционные лекарства, которые более эффективны и просты в использовании. Повышенная осведомленность о проблемах окружающей среды и инфекционного контроля породила рекомендации и правила для решения этих проблем. Джон А.Вулф, RRT Ингаляторы подходят для активного образа жизни людям с хроническими легочными заболеваниями.Ребенок, страдающий астмой, может сопровождать своего дедушку с хронической обструктивной болезнью легких на рыбалке вдали от ближайшего источника газа или электрической розетки. Они могут быть уверены в получении эффективных доз соответствующих лекарств в удобное для них время и в удобном для них месте. На эффективность ингаляционных препаратов могут влиять возраст пациента, тяжесть заболевания и техника ингаляции, а также специфические фармакологические свойства лекарства. Отложение в ротоглотке — постоянный сбивающий с толку фактор, который продолжает бросать вызов каждому способу доставки. Стоимость, удобство и простота использования могут повлиять на комплаентность пациента. Характеристики небулайзера Ручные небулайзеры давно представляют собой быстрый и эффективный метод доставки лекарств непосредственно в дыхательные пути легких. Ручные ультразвуковые распылители могут производить большое количество частиц терапевтического диапазона от 1 до 5 мм. Совместная комиссия по аккредитации медицинских организаций и Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) выпустили строгие рекомендации по прекращению использования многодозовых лекарств в бутылках, традиционно используемых в небулайзерах, и замене их стерильными, предварительно отмеренными лекарствами в стандартной дозировке.Это предпочтение объясняется тремя основными причинами. Во-первых, бензалкония хлорид, антибактериальный агент, добавляемый к некоторым лекарствам в бутылках в качестве консерванта, может вызывать сужение дыхательных путей, потенциально снижая эффективность лекарств. Хотя различия в стоимости доставки лекарств с помощью небулайзеров и ДИ продолжают обсуждаться, один ключевой финансовый аспект для пациентов Medicare, которые ежедневно проходят лечение дома, дает небулайзерам явное преимущество. Как небулайзеры, так и используемые в них лекарства, как правило, покрываются программой Medicare. MDI и DPI оплачиваются наличными и могут стоить 100 долларов в месяц и более.Следовательно, некоторые пациенты Medicare могут не соблюдать требования или могут ограничивать свои дозы ДИ. Основной проблемой, стоящей перед производителями ДИ, является отказ от использования хлорфторуглеродов (ХФУ) в качестве пропеллентов. Чтобы снизить риск возникновения проблем со здоровьем и окружающей средой, вызванных истощением озонового слоя, и помочь восстановить озоновый слой, Агентство по охране окружающей среды США (EPA) потребовало прекращения использования пропеллентов с ХФУ. Хотя были сделаны исключения для ингаляторов, которые не были доступны в составах без ХФУ, срок действия этих исключений истечет 31 декабря 2005 г.Разработка пропеллентов, не содержащих CFC, была успешной, но каждый новый ингалятор, не содержащий CFC, требовал проверки FDA на его безопасность и эффективность перед утверждением. Во многих случаях фармацевтические препараты, которые хорошо работали с пропеллентами CFC, были несовместимы с их аналогами, не содержащими CFC. Некоторые ДИ, в которых используется пропеллент на основе гидрофторалкана (HFA), уже доказали свою безопасность и эффективность, и они успешно применяются. 11 июня 2004 г. Рау 9 обратился в Консультативный комитет FDA по легочным аллергическим препаратам от имени Американской ассоциации респираторной помощи (AARC).Он заявил: «AARC поддерживает поэтапный отказ от использования пропеллентов CFC для аэрозольных ингаляционных лекарств, и, в частности, удаление основного обозначения для дозированных ингаляторов CFC-альбутерола». Правильная техника важна для эффективности MDI, и несколько исследований 10,11 показали тревожную неспособность медицинского персонала правильно инструктировать пациентов по оптимальной технике.В одном исследовании, например, «только 5% использовали MDI в совершенстве. Этот показатель улучшился до 13% после лекции и демонстрации и до 73% после интенсивного индивидуального занятия ». 8 Использование ДИ с удерживающей камерой снижает потребность в координации действий пациента, одновременно увеличивая доставку лекарств в дыхательные пути и уменьшая отложение в ротоглотке в 10–15 раз. В связи с постепенным отказом от ингаляторов с хлорфторуглеродом и усовершенствованиями в разработке DPI, их признание и использование увеличились в геометрической прогрессии. По крайней мере, последние 30 лет рынок постоянно развивался, чтобы предлагать ингаляционные лекарства, которые более эффективны и просты в использовании, при этом минимизируют побочные эффекты. Осведомленность о проблемах окружающей среды и инфекционного контроля в последнее время породила рекомендации и правила для решения этих проблем. Отрасль приняла вызовы, и в результате появилось больше и более совершенных инструментов для обеспечения оптимального ухода за пациентами. Одно недавно выпущенное ингаляционное лекарство необходимо вводить только один раз в день, что еще больше повышает комплаентность пациента. В 2003 году Лабирис и Долович писали: «По мере того, как становятся доступными более эффективные устройства для доставки в легкие и сложные составы, у врачей и медицинских работников будет выбор из широкого разнообразия комбинаций устройств и составов, которые будут нацелены на определенные клетки или области легких, избегая механизмы очистки легких, и задерживаться в легких в течение более длительных периодов времени. Размер частиц аэрозоля выражается через массовый средний аэродинамический диаметр, основанный на размере, плотности и форме частиц. 7 RT будут лучше всего служить медицинскому сообществу не только за счет понимания того, как работают устройства, но и за счет полного понимания соответствующих преимуществ и ограничений небулайзеров по сравнению с ингаляторами.Ингаляторы и небулайзеры продолжают развиваться вместе с все более совершенными фармацевтическими препаратами. В конце концов, пациенты — победители. РТ Джон А. Вулф, RRT , пишет для RT . Список литературы 1. Разница между ингалятором и небулайзеромИнгалятор и небулайзер Введение лекарств при респираторных заболеваниях, таких как астма, ХОБЛ (хроническая обструктивная болезнь легких) и кистозный фиброз, путем ингаляции является обычной практикой. Ингаляторы и небулайзеры — это устройства, используемые для введения этих лекарств, которые могут быть облегчающими или профилактическими средствами. Разница в устройствах: Ингаляторы, также называемые буферами, представляют собой небольшие портативные устройства, изготовленные из пластика и металла.Они представляют собой жестяную канистру под давлением, содержащую лекарственный раствор, который высвобождается в фиксированных дозировках при нажатии на канистру. Таким образом, их также называют «ингаляторами с отмеренной дозой». Эти ингаляторы можно использовать с дополнительным пластиковым устройством, называемым «спейсером», которое помещается между баллоном и ртом пациента для облегчения вдыхания лекарства. Небулайзер — это громоздкое устройство, компрессор, содержащий сжатый воздух или кислород, который доставляет воздух через трубку к мундштуку. Сжатый воздух или кислород течет с высокой скоростью через трубку в жидкое лекарство, находящееся в небольшой чашке в мундштуке, превращая его в туман для вдыхания. Небулайзеры бывают электронными с подключаемыми модулями или работают от батарей. Чаще всего используются струйные небулайзеры, которые просты в использовании, но при включении издают громкий вибрирующий звук. Разница в механизме: Ингаляторы работают за счет выпуска лекарства в виде аэрозолей, которые вдыхаются через рот; пациенту необходимо согласовать вдох с высвобождением лекарства. Спейсер улавливает аэрозоли, выпущенные из ингалятора, которые затем можно вводить в рот с помощью медленных, глубоких вдохов от 4 до 6 раз. Преимущества и недостатки: Ингаляторы дешевле, быстрее и могут быть легко перенесены пациентом куда угодно.Поскольку они рентабельны, их назначают для повседневного использования при респираторных заболеваниях. Тем не менее, ингаляторы требуют координации дыхания, чтобы лекарство могло попасть в легкие, что, если не делать это должным образом, приведет к плохому облегчению дыхания у астматика. В значительной степени это решено с помощью распорных устройств. Небулайзеры доказывают свою эффективность в больницах, когда необходимо вводить лекарства пациентам с трахеостомическим воротником или интубированным пациентам, пациентам с тяжелым затрудненным дыханием, в машинах скорой помощи и т. Резюме: И ингаляторы, и небулайзеры одинаково эффективны при введении лекарства. Ингаляторы — это портативные устройства, которые при использовании со спейсером оказываются более эффективными.Небулайзеры не являются портативными и более дорогими, поскольку жидкие лекарства дороже, поэтому их чаще всего используют в больницах. Устройство, рекомендованное вашим врачом, может быть любым, важно научиться правильному способу его использования, чтобы вводимые лекарства полностью попадали в легкие и контролировали респираторное заболевание. : Если вам понравилась эта статья или наш сайт. Пожалуйста, поделитесь информацией. Поделитесь им с друзьями / семьей. Cite Лучше ли мокрые небулайзеры, чем дозированные ингаляторы?Ингаляторы и небулайзеры открывают дыхательные пути для доставки лекарств непосредственно в легкие, что важно для лечения легочных заболеваний, таких как хроническая обструктивная болезнь легких (ХОБЛ) и астма. Оба устройства одинаково эффективны, хотя у каждого есть свои преимущества и недостатки. Например, ингаляторы оставляют больше места для ошибок пользователя, но позволяют действовать быстро.Доступ к небулайзерам на ходу непрост, но их можно использовать более длительное время. Выбор устройства в конечном итоге зависит от ваших личных предпочтений, рекомендаций врача и вашего страхового покрытия. Рой Морш / Getty ImagesКлючевые сравнения Ингаляторы отправляют короткие порции аэрозольных лекарств прямо в рот и могут действовать за секунды. Небулайзеры, напротив, создают облако тумана, которое вдыхается через маску для лица, и процесс дозирования занимает немного больше времени (от 5 до 20 минут). Они могут быть более легкими для детей, поскольку могут быть более точными с точки зрения дозировки. В то время как большинство людей с ХОБЛ склонны использовать ингаляторы благодаря их быстродействию и небольшому размеру, небулайзеры часто являются предпочтительным устройством в больницах, поскольку они просты в использовании, их можно быстро адаптировать (для размещения мундштука, маски и т. Д. воротник трахеостомии или эндотрахеальная трубка), и может доставлять множество различных лекарств, просто заливая лекарство в устройство.Взаимодействие с другими людьми Хотя правильная техника важна как для ингаляторов, так и для небулайзеров, по общему мнению, есть больше места для ошибки, когда дело доходит до использования ингалятора, который требует большей координации и манипуляций, чем небулайзер.
Типы небулайзеров Есть два типа небулайзеров: распылители и ультразвуковые.Варианты для каждого варьируются от 50 до 200 долларов, и оба доступны в виде настольных или портативных моделей. Распылители распылителейСамый распространенный тип небулайзера — распылитель или компрессорный распылитель — создает испаряющиеся капли лекарства, которые затем вдыхаются через мундштук или маску для лица. Примеры включают:
Ультразвуковые распылителиЭтот тип небулайзера, также известный как небулайзер с сеткой, использует высокочастотные ультразвуковые волны для испарения лекарства.Обычно он тише, чем распылитель, и быстрее доставляет лекарства. Примеры включают:
Если стоимость использования небулайзера непомерно высока, но устройство работает лучше всего для вас, изучите варианты экономии, такие как планы доставки рецептов по почте и программы помощи при приеме лекарств. Типы ингаляторовСуществует три типа ингаляторов, которые можно использовать для лечения пациентов с ХОБЛ, астмой или другими заболеваниями легких. Поскольку ингаляторы могут быть дорогими и стоить около 350 долларов каждый, важно найти тот, который лучше всего подходит для вас. Уверенное использование ингалятора помогает свести к минимуму потери дозировки и идти в ногу со своим планом лечения. Ингаляторы гидрофторалкана (HFA)Ранее известные как дозирующие ингаляторы, HFA содержат жидкое лекарство в виде аэрозоля в баллоне под давлением, который прикреплен к дозирующему клапану.На вдохе вам нужно будет надавить на баллончик и вдохнуть лекарство. Поскольку доставка HFA приводит к потере некоторых лекарств, может оказаться полезным спейсер. Спейсер — это приспособление, подключенное к ингалятору, которое улавливает туман на выходе из устройства и позволяет принимать лекарство. Примеры включают:
Использование HFA требует некоторой ловкости рук и может быть трудным для людей с проблемами захвата или артритом. Ингаляторы для сухого порошка (DPI)Ингаляторы с сухим порошком отправляют струю сухого порошкообразного лекарства, а не распыленную жидкость, и не содержат пропеллентов — только лекарства. СПИ активируются дыханием и высвобождают лекарство только при глубоком вдохе. По этой причине они могут быть неэффективными для пожилых пациентов с ХОБЛ, поскольку необходим довольно сильный вдох. Чтобы использовать DPI, вам нужно закрыть рот вокруг мундштука и глубоко вдохнуть — прокладка не требуется.Задержите дыхание на 10 секунд, затем выньте устройство изо рта перед выдохом, чтобы влажный воздух изо рта не загрязнил устройство и не склеил порошок. Поскольку сухой порошок очень мелкий, имейте в виду, что вы можете не почувствовать и не попробовать его, что отличается от других типов ингаляторов. Примеры включают: Ингаляторы мягкого тумана (SMI) Новейшая форма ингаляторов, SMI, использует более низкую дозировку и выпускает легкий туман заранее отмеренного лекарства, который медленно вдыхается. Примеры включают:
Побочные эффектыХотя лекарства, используемые в этих устройствах, как правило, несут ответственность за любые побочные эффекты, а не сами системы доставки, есть несколько проблем, которые могут возникнуть в результате использования устройства.Очень важно правильно и регулярно очищать устройство, чтобы свести к минимуму риск заражения и раздражения кожи. Возможные побочные эффекты от использования ингаляторов и небулайзеров включают:
Слово Verywell На самом деле нет никаких медицинских причин менять ваше устройство, если то, которое у вас было, хорошо вам подходит и вы освоили правильную технику его использования. Домашняя небулайзерная терапияНебулайзерЧто такое небулайзер?Небулайзер превращает жидкое лекарство в мелкие капли (в форме аэрозоля или тумана), которые вдыхаются через мундштук или маску. Небулайзеры можно использовать для доставки многих типов лекарств. Лекарства и влага помогают контролировать проблемы с дыханием, такие как хрипы, и помогают ослабить секрецию легких. Небулайзер можно использовать вместо других ингаляторов. Распылитель приводится в действие воздушным компрессором, который подключается к электрической розетке. Какие расходные материалы необходимы для использования небулайзера?Вам понадобятся следующие материалы:
Где использовать небулайзер?Используйте небулайзер в хорошо освещенном месте. Выберите удобное место в вашем доме, где вы сможете без перерыва лечиться.Во время лечения сядьте в удобное кресло с прямой спинкой. Процедура лечения
Уход за небулайзером Очистка и дезинфекция вашего оборудования — это просто, но очень важно. В конце каждого дня чашу небулайзера, маску или загубник следует мыть теплой мыльной водой с мягким моющим средством. Тщательно промойте и дайте высохнуть на воздухе. Примечание. Нет необходимости очищать трубку, соединяющую небулайзер с воздушным компрессором. Дезинфицируйте небулайзер один раз в неделю или чаще, как указано. После мытья оборудования продезинфицируйте небулайзер одним из следующих методов. Одноразовые небулайзеры должны использовать один из следующих методов холодной дезинфекции:
После любого из этих методов холодной дезинфекции хорошо промойте и высушите на воздухе. Небулайзеры одноразового использования можно дезинфицировать, как описано выше. Их также можно продезинфицировать любым из следующих методов тепловой дезинфекции:
Хранилище лекарств Храните все лекарства в прохладном сухом месте и следуйте рекомендациям производителя. Часто проверяйте свои лекарства. Убедитесь, что они не изменили цвет и не образовали кристаллы. Если вы заметили какие-либо изменения во внешнем виде ваших лекарств, выбросьте их. Уход за компрессором
Последний раз проверял медицинский работник Cleveland Clinic 20.11.2019. Список литературыПолучите полезную, полезную и актуальную информацию о здоровье и благополучии е Новости Клиника Кливленда — некоммерческий академический медицинский центр. Разница между одноразовыми и многоразовыми небулайзерамиДыхательные процедуры с использованием небулайзера в домашних условиях часто назначают для лечения астмы, эмфиземы и других респираторных заболеваний.Небулайзеры просты в использовании и эффективны. Если у вас уже есть компрессор и небулайзер для лечения дома, вы, возможно, думали, что вам больше не о чем думать. Но у вас есть варианты, когда дело доходит до небулайзеров, включая одноразовые и многоразовые. Нет единственного идеального выбора. Но полезно узнать больше о каждом, чтобы решить, что лучше всего подойдет вам. Общие сведения о небулайзерах Если вы новичок в использовании небулайзеров, лучше всего начать с того, чтобы больше узнать о своем оборудовании. Небулайзер — это устройство, которое используется для введения лекарства. Небулайзер состоит из чашки, в которой находится жидкое лекарство, и мундштука или маски для вдыхания лекарства. Тонкая трубка соединяет чашу небулайзера с воздушным компрессором. Жидкое лекарство превращается в туман, который вдыхается. Одноразовые и многоразовые небулайзеры Доступны как одноразовые, так и многоразовые небулайзеры. Оба устройства имеют похожие детали, в том числе чашку для лекарства. Разница между одноразовыми и многоразовыми небулайзерами заключается в продолжительности их использования. Одноразовые небулайзеры, которые часто используются в больницах, можно использовать примерно для десяти процедур. Небулайзеры многоразового использования могут использоваться намного дольше. Обычно их можно использовать около шести месяцев. Имейте в виду, шестимесячная рекомендация является приблизительной оценкой и не высечена на камне. Если ваш многоразовый небулайзер перестает образовывать туман или туман замедлился, а другие части вашего устройства работают, возможно, пришло время заменить небулайзер. Если вы выбираете небулайзер многоразового использования, важно регулярно чистить его в соответствии с инструкциями производителя.Возможно, будет проще использовать распылитель для утилизации, поскольку каждый блок предназначен только для кратковременного использования и требует незначительной очистки. Но со временем стоимость одноразовых небулайзеров может возрасти. «Что такое небулайзер?» И другие распространенные вопросы по небулайзеру при астмеУ меня есть свой небулайзер с 1985 года, и я раздавал его пациентам с 1995 года. Так что, я думаю, это делает меня своего рода экспертом по небулайзерам.Здесь я предвижу любые вопросы, которые могут у вас возникнуть, вместе с ответами. Что такое небулайзер?Это небольшая ручная чашка, прикрепленная к мундштуку или маске, которая превращает растворы респираторных лекарств в туман для вдыхания. Другие названия включают небулайзер малого объема, небулайзер с восходящим потоком или небулайзер. Что такое компрессор небулайзера?Это небольшой воздушный компрессор, который создает поток около 6-8 литров в минуту. Иногда его неправильно называют небулайзером. Что такое небулайзерная система? Это комбинация небулайзера и воздушного компрессора. Что такое лечение дыхания?Лекарственные растворы вводятся в чашку. Воздушный компрессор включен. Затем небулайзер создает туман для вдыхания. Другие названия включают небулайзерное лечение, восходящий поток, аэрозольную терапию, аэрозоль или лечение. Как создается туман? Он основан на принципе Бернулли, который гласит, что по мере увеличения потока воды через узкое отверстие вдоль потока создается отрицательное давление.В нашем случае, когда поток воздуха проходит через узкое отверстие в нижней части чашки небулайзера, это создает поток воздуха через воду. Как приходит лекарство?Сегодня большинство респираторных лекарств, используемых в небулайзерах, выпускаются в небольших пластиковых ампулах (ампулах) с легко откручивающимися крышками. Когда крышка откручивается, содержимое впрыскивается в чашку небулайзера. Весь раствор в лекарстве amp?Нет. Небольшое количество лекарства смешивают с физиологическим раствором. Например, одна ампула альбутерола содержит 0,5 см3 альбутерола, смешанного с 0,3 см3 физиологического раствора. Что такое физиологический раствор и почему он используется?Это стерильная соленая вода. Он содержит такое же количество соли, как и обычные жидкости организма, такие как слюна и слизь. Он используется, потому что не причиняет вреда вашим дыхательным путям 1 . Это необходимо, потому что оно делает лечение достаточно продолжительным и эффективным. Что мне использовать: маску или загубник? Исследования показывают, что и мундштук, и маска одинаково эффективны при доставке вдыхаемого лекарства в нижние дыхательные пути. Как лучше всего пройти курс лечения?Лучше всего сесть на краю кровати или на стуле. Это гарантирует, что ваши дыхательные пути находятся в лучшем положении для приема лекарства для идеального распределения по полям легких.Зажмите мундштук между зубами или наденьте маску на рот и нос. Как мне дышать во время лечения?Идеальный метод — нормально дышать. Это создает приятный плавный ламинарный поток для создания легкого пути для лекарства в нижние дыхательные пути. Некоторые специалисты рекомендуют время от времени делать медленные глубокие вдохи, чтобы проникнуть в более глубокие дыхательные пути. Должен ли я дышать через рот или нос? При использовании мундштука следует нормально дышать через рот и выдыхать.Когда вы используете маску, вы должны нормально дышать через рот или нос. Как долго длится лечение?Большинство процедур длятся около десяти минут, хотя это зависит от того, сколько ампер лекарства вы включите в процедуру. Простая процедура дыхания альбутеролом длится около десяти минут. Как узнать, что лечение выполнено?Одно исследование показало, что лекарство внутри раствора разрезается пополам примерно через 20 секунд после начала распыления, и это хорошее время для завершения лечения. 3 .В противном случае, как только туман исчезнет, лечение будет завершено. Стоит ли постучать по бокам небулайзера?Капли раствора часто ударяются о стороны чашки небулайзера, и их можно выбить, постучав по стенкам. Обычно это делается, когда распыление начинает продлевать лечение. Существуют разные небулайзеры. Какие из них работают лучше всего? Многие компании производят небулайзеры. Хотя некоторые могут рекламировать, что они предлагают какую-то уникальную функцию, все они делают одно и то же. Существуют ли портативные небулайзерные системы?Да. Они работают от батареек, а некоторые из них достаточно малы, чтобы поместиться в сумке или кошельке. Они заряжаются так же, как и другие электронные устройства — дома или в машине. Как мне получить собственную небулайзерную систему?Вы должны поговорить со своим врачом, и вместе вы сможете решить, будет ли он вам полезен. После этого персонал вашего врача предоставит вам домашний медицинский кабинет, который предоставит вам небулайзерные системы и все необходимое для их эксплуатации и обслуживания. Сколько стоят небулайзеры?Системы небулайзерастоят от 50 до 200 долларов, причем наименее дорогими являются настольные устройства, а самыми дорогими — портативные. Индивидуальные сменные чашки небулайзера и кислородные трубки обычно стоят от 2 до 5 долларов. Будет ли их оплатить Medicare или моя страховка? Ваша страховка или Medicare обычно покрывают только стоимость самых основных единиц. Что лучше, небулайзеры или ингаляторы?Большинство научных исследований показывают, что ингаляторы и небулайзеры при правильном использовании одинаково эффективны. В этом случае научные данные не обязательно подтверждают аналитические данные, в которых, по мнению большинства астматиков, небулайзеры работают лучше, чем ингаляторы, особенно во время приступов астмы. Это может быть связано с неспособностью генерировать достаточный поток для приведения в действие ингаляторов, или это может быть из-за успокаивающего эффекта вдыхания лекарства в течение определенного периода времени.Какой из них лучше всего подходит для вас, в основном решаете вы и ваш врач. Здесь рассматриваются некоторые из наиболее частых вопросов, которые я получаю как респираторный терапевт. Дайте мне знать в комментариях ниже или в вопросах и ответах, если у вас возникнут дополнительные вопросы. В этой статье представлены мнения, мысли и опыт автора; ни один из этих материалов не был оплачен рекламодателями. Как лечить и насморк: Как лечить насморк быстро, эффективно, без ошибок? – Как быстро вылечить насморк в домашних условиях за 1 день у взрослого — как вылечить насморк в домашних условиях за один вечерКак лечить насморк быстро, эффективно, без ошибок?Бесспорно, ринит — это не самое тяжкое заболевание, но достаточно дискомфортное, мешающее общению, выполнению функциональных обязанностей, связанных с контактами, да и просто нормальному самоощущению. Насморк — самый распространенный недуг, досаждающий людям всех возрастов. Кто-то относится к нему поверхностно: «само пройдет». Кто-то прибегает к всевозможным, порою совсем неоправданным медикаментозным или народным средствам, принося тем самым вред самим себе или близким, загоняя болезнь в более сложные формы. И то и другое — небезопасно, чревато весьма серьезными осложнениями; требует понимания ситуации, возможных последствий, а также определенных знаний о том, как следует действовать при появлении этого недомогания. Причины возникновения насморкаРинит это – симптоматическое проявление воспаления слизистой носа/носоглотки. Какие факторы приводят к его появлению?
 Вирусоноситель способен заражать окружение инфекцией уже за двое суток «до» и спустя 2-3 дня «после» проявления симптоматики у него самого. Малыши — особенно чувствительны к вышеназванным причинам. Но кроме них они также реагируют на прорезывание зубов, изменение влажности воздуха в помещении детского сада, квартиры. Как правильно лечить и вылечить насморк?Несомненно, каждый желает скорее избавиться от неприятных симптомов. Но достигнуть результата порою далеко непросто. Почему?
Существует множество нюансов, которые надлежит знать каждому, поскольку всякий из нас многократно сталкивается и еще не раз столкнется с этим проявлением. Надеемся, разобраться в этом помогут наши рекомендации, а справиться с заболеванием — компетентный подход и правильно подобранная методика терапии. Что следует знать, подбирая средства для лечения ринита?Для начала определимся: 1. Причины возникновения этого заболевания разные. 2. Следовательно, лечение не может быть идентичным для всех случаев. Иногда с насморком можно справиться в течение 2-3 дней, в домашних условиях, не прибегая к клиническим процедурам, в других случаях все происходит значительно сложнее и продолжительнее. От чего это зависит?
Поэтому привычное: «Дайте мне что-то от насморка!» характеризует несерьёзное отношение к недугу и здоровью в целом. Неправильно подобранное средство для лечения может усугубить ситуацию. Лучше всего не заниматься самолечением, проконсультироваться у специалиста, принимать назначенные им медикаменты. Однако, учитывая всеобщую занятость, «шапкозакидательское» отношение к такого рода хвори, неукоснительное выполнение этого совета большинством из нас -маловероятно. Многие понадеются на свои собственные силы и знания. Либо будут опираться на чужой опыт, мнения, советы друзей или почерпнутые из различных, порою сомнительных источников интернета. Не «ведитесь» на это! Раз уж на то пошло, — вникайте сами. Но только до тех пор, пока всё протекает без особых сложностей. При первых же сомнениях — все колебания прочь и бегом консультироваться со специалистами. Несвоевременное или неправильное лечение может загнать болезнь вглубь, присовокупить бактериальную составляющую. Затяжной насморк может привести к осложнениям, таким, как риносинусит, гайморит, фронтит, отит. Особенно часто воспалением уха страдают дети до 3 лет, поскольку в данном возрасте физиологические особенности строения евстахиевых труб (соединяющих полость носа с ухом), способствуют скоплению в них жидкости, размножению бактериальных или вирусных возбудителей, возникновению отитов. Помните! Помощь ЛОР-врача обязательна при часто появляющемся или затяжном насморке. Также может понадобиться поддержка аллерголога и/или других специалистов. Более того, порою под «маской» простуды, ОРВИ может прятаться ВИЧ. Поэтому при любых симптомах затянувшегося недуга обращайтесь к докторам. Только анализы помогут определить правильный диагноз. И не следует ограждать себя от, не дай бог, выявившейся негативной информации, отрицать ее либо впадать в депрессивное состояние. Наука не стоит на месте, вакцина против ВИЧ создана. Узнать подробнее, следить за новостями можно здесь. Итак,чем лечить насморк у взрослых, чем лечить насморк у ребенка? На что обратить внимание? При самостоятельном выборе лекарств необходимо, как минимум, иметь представление об их разнообразии, свойствах, механизме воздействия. Итак, готовы? Вникайте! I. Медикаментозные препаратыСуществует целый ряд различных групп лекарств, которые подразделяются на капли, спреи, таблетки, мази. СосудосуживающиеПрименяются при обильных водянистых выделениях Оказывают местное воздействие.
Лучше воспользоваться средствами более длительного воздействия, поскольку потребность в них возникнет реже. Спрей предпочтительнее каплям: распределение средства с его помощью потребует меньшего объема по сравнению с последними. Таблетки сосудосуживающего действия:
КомбинированныеДля лечения насморка следует применять эти медикаменты, разрешающие параллельно несколько задач. Как правило, они оказывают:
Допускаемая длительность их применения значительно больше, чем означенных выше лекарств. Медикаментами этой группы можно лечить аллергический насморк у взрослых. Комбинированные лекарства, к примеру, такие, как интерферон с противоаллергическим компонентом или с антибиотики с гормонами — взаимодополняют друг друга, приумножая эффективность воздействия. Но имеют разное назначение. А значит, покупая средство, предварительно внимательно прочитайте инструкцию, изучите состав, выясните, для какого вида ринита оно предназначено. АнтибиотикиИх назначают тогда, когда присоединился бактериальный агент, выделения стали густыми, приобрели зеленый или желтый цвет. Однако следует знать, что не обоснованное или частое использование антибактериальных препаратов способствует появлению штаммов микроорганизмов, не реагирующих на антибиотики и супербактерий, уже сейчас губящих население, несущих угрозу человечеству. Коллоидный раствор серебраПротаргол и колларгол воздействуют как антисептики, обладают вяжущими свойствами, уменьшают воспалительные процессы. Их использование возможно также при рините медикаментозного происхождения. Противоаллергические (антигистаминные)Для врачевания насморка аллергического характера подойдут капли и таблетированные лекарства, блокирующие механизмы формирования аллергических реакций. Воздействие их быстрое, эффективное.
Они устраняют все симптомы насморка, но среди минусов – краткий период воздействия; медленное вызревание желаемого эффекта. БарьерныеПрименяются для врачевания аллергического ринита. Спреи различного состава создают барьер с аллергенами, взвешенными в воздухе. Предназначены они для лечения взрослых и детей, достигших 6-летнего возраста. Гормональные
ИммуномодулирующиеРекомендованы при вирусной форме заболевания. Активизируют иммунную систему. Препараты с морской водойИспользуются для промывания носа. Рекомендованы:
Изотонический раствор — менее концентрированный, предназначен для профилактических, гигиенических целей. Гипертонический – более насыщенный. «Забирает» лишнюю жидкость, содействует снятию отечности, выводу выделений, очищает от вирусов, аллергенов. Его можно использовать в качестве альтернативы сосудосуживающим средствам. Кроме того раствор включает природные макро- и микроэлементы, благотворно влияющие на слизистую. Промывание слизистой перед использованием лекарств способствует повышению эффективности последних. Плюсы:
Для грудничков:
Сильная струя может загнать выделения с микробами в слуховую трубу, что чревато осложнением в виде отита. Насадка со струйным распылением годится для лечения взрослых и детей старше 3-4-х летнего возраста, поскольку к этому периоду строение их слуховых проходов уже сформировано так же, как у взрослых. ГомеопатическиеВключают компоненты, способствующие устранению заложенности и выделений, Применяется на разных стадиях простудного заболевания. Не вызывает привыкания, негативных реакций слизистой оболочки, дискомфортных ощущений. Следует знать, что применение терапевтических мер на ранних этапах способствует более быстрому достижению позитивных результатов. II. Лечение ринита народными, природными средствами в домашних условиях.Профилактика Переохлаждение, как правило, является одним из факторов, вызывающих появление насморка. Если вы промерзли, промочили стопы:
Избегайте контактов с вирусоносителями. При невозможности — смазывайте в носу оксолиновой мазью или растительным маслом, создавая барьер Можно прокапать интерферон. ЛечениеПри появлении ринита применяйте нижеперечисленные меры. Промывания носа
 ИнгаляцииПри аллергическом рините эффективны:
ПрогреваниеКак лечить заложенный нос без насморка? Прогревайте:
Особенно эффективно это действует при простуде. Процедуру лучше осуществлять на ночь. Заболевший должен ощущать не жжение, а комфортное тепло. Точечный массажУтром и на ночь массируйте биоактивные точки:
Чеснок и лук
Можно применять беременным, кормящим женщинам. Недопустимо закладывать в ноздри кусочки этих овощей или хозяйственного мыла во избежание ожогов, слизистой оболочки, функцией которой является защита организма от инфекций. Хрен и горчицаУпотребляйте в пищу, дышите над парами – раздражая слизистую, они вызовут чихательный рефлекс, высвобождение выделений. Согревание ногПольза: Усиливает отток крови к ногам, уменьшает отек, быстро снимает заложенность носа. При повышенной температуре применение этих методов запрещено. Горячие напиткиПрогреют носоглотку, облегчат дыхание:
Будет полезно в напитки добавить ложечку меда. Особого внимания заслуживает чай с имбирем, польза и вред которого изложены в статье по этой ссылке. Промывание носаРаствор можно приготовить самостоятельно.
Либо приобретите препарат соответствующей концентрации в аптеке. Процедуру можно осуществлять каждый час. III. Чем лечить насморк при беременности в домашних условиях?Следует понимать, что происходит во время болезни: организм борется с микробами и получает мало кислорода.
Чередуйте все процедуры по нескольку раз в день, не спеша, размеренно, но целенаправленно. IV. Не допускайте ошибок1. Не игнорируйте аннотации к лекарствам! Свыше половины осложнений возникает именно из-за несоблюдения:
2. Помните: различные виды насморка требуют разных групп медикаментов. 3. Выбирая чем лечить насморк у ребенка, обратите внимание на то, с какого возраста возможен прием лекарства. 4. Поскольку далеко не все можно принимать детям, кроме того, однозначно нужны другие дозировки. А что касается грудничков, — выбор еще более ограничен. 5. Не назначайте себе антибиотики! Они предназначены для борьбы с вирусами, бессильны перед простудным заболеванием. Кроме того, необоснованное их применение опасно тем, что штаммы возбудителей приобретают устойчивость к препарату, а когда антибиотик будет действительно необходим, он уже не подействует. 6. Не злоупотребляйте сосудосуживающими каплями.
Изучайте, вникайте, лечитесь и будьте здоровы! Всё о насморке. Как вылечить недуг быстро и правильно.Многие люди недооценивают такую проблему со здоровьем, как насморк, а зря. Ведь легкий ринит может привести к серьезным последствиям. Как бороться с назойливым насморком, мешающим свободно дышать, какие существуют виды этого заболевания, как правильно лечить, а также ответы на многие другие вопросы интересуют людей. Что такое насморк и нужно ли его лечить?Вы часто чихаете, испытываете сухость, жжение или зуд в носу? Обратите внимание на эти первичные симптомы серьезного лор-заболевания. Ринит или насморк — это ответная реакция слизистой оболочки носа в ответ на раздражитель, которое часто сопровождает простудные заболевания. Однако причин возникновения насморка в действительности огромное множество, в том числе аллергия. Зуд, чихание, слизистые выделения из носа (сопли) являются одними из характерных признаков заболевания, которое лечит врач оториноларинголог. Когда заложен нос человеку становится трудно дышать, не различаются ароматы, изменяется тембр голоса, ухудшается настроение, возникает головная боль, неприятные ощущения в носу и это приносит сильнейший дискомфорт. Не стоит запускать воспалительный процесс и начать лечение как можно раньше. Ведь с каждым днем симптомы нарастают в геометрической прогрессии, состояние больного ухудшается и может привести к непоправимым последствиям. Однако, прежде чем приступить к лечебным процедурам необходимо знать, что именно вызвало ринорею, установить вид насморка и только затем приступать к выбору средств и методов избавления от недуга. Нос — это орган, выполняющий функции, жизненно важные для человека: дыхание, обоняние, а также участвует в речеобразовании и защищает дыхательные пути от проникновения различных бактерий, вирусов, пыли, механических частиц, являясь своеобразным фильтром для вдыхаемого воздуха. Также, воздух становится более теплым или прохладным, оптимальной влажности. Поэтому рекомендуется дышать только через нос и заботиться о его здоровье.
Так выглядит наш нос изнутри Причины возникновения насморкаНе стоит полагать, что насморк является одним из проявлений простуды. Это самый распространенный вариант ринита, но далеко не единственный. Обратите внимание на факторы, которые приводят к развитию симптомов достаточно серьезного и неприятного недуга. Это поможет понять, что вызвало заболевание, выбрать способ борьбы с ним и избежать рецидивов. Существует несколько причин, вызывающих симптомы заболевания:
Виды насморка, классификация и симптомы
Острый ринит — классифицируется по причине возникновения на: вирусный, бактериальный, аллергический, смешанный и прочее. По стадиям различают гнойную или серозную. Первичный насморк является самостоятельным заболеванием, вторичный (специфический) — следствием другой болезни (гриппа, простуды, кори) и часто называется по заболеванию, коревой, простудный насморк. Острой форме присуще резкое начало и быстрое течение. Обычно первыми признаками являются жжение и сухость в носу, затем появляется зуд, чихание и прозрачные слизистые выделения, отек, гиперемия слизистой. Может наблюдаться повышение температуры, общая слабость, снижение работоспособности. При возникновении первых же симптомов следует приступить к лечению, не дожидаясь ухудшения состояния. При правильном подходе решить проблему удается в течение 3-5 дней. Однако сам по себе насморк проходит крайне редко. Хронический подразделяется на:
Вазомоторный ринит — это реакция слизистой оболочки носа на рефлекторные раздражители, в результате чего слизистая утолщается. Может появляться внезапно, беспричинно и также внезапно исчезать. Иногда приобретает хроническую форму с выраженной гипертрофией тканей и требует хирургического вмешательства. Обычно по утрам возникает чихание, заложенность носа, становится трудно дышать, слизистые выделения обильные, без цвета и запаха. В запущенной форме может привести к таким серьезным последствиям, как астма. Аллергический ринит — это реакция слизистой оболочки носа, вызванная воздействием различных аллергенов, подразделяется на сезонный и круглогодичный. Характеризуется зудом в носу, чиханием, заложенностью и водянистыми выделениями. Устранение причины и факторов риска приводит к скорейшему выздоровлению. Однако нередко требуется экстренная медицинская помощь, особенно детям до года. Клиническая картина развития острого катарального ринитаРазличают 3 основные стадии ринита, в зависимости от которых назначается лечение:
Если иммунная система человека сильная, то насморк может протекать абортивно в течение 2-3 дней. Диагностика насморка
Обследование у ЛОРа Для того, чтобы верно установить диагноз врач-оториноларинголог проводит визуальное обследование, пальпацию, лабораторную и аппаратную диагностику. В результате выявляется возбудитель заболевания, оценивается степень поражения тканей и органов, общее состояние пациента. Назначается наиболее подходящее лечение. Риноскопия (Эндоскопия полости носа) представляет собой классическое инструментальное лор-обследование носовой полости и носоглотки с помощью риноскопа. В некоторых случаях проводится рентген пазух носа, что позволяет поставить наиболее правильный диагноз и грамотно дифференцировать заболевание от схожих по симптоматике. Лабораторное исследование ринореи на выявление возбудителя, общий анализ крови также могут понадобиться в некоторых случаях. Аллергическое тестирование позволяет выявить аллерген, приводящий к развитию симптомов. Способы лечения насморкаРазличные виды ринита требуют разного лечения. Поэтому прежде чем приступать к самолечению попробуйте установить максимально точно причины, вызвавшие насморк и разобраться в классификации. Аллергический и инфекционный насморк лечатся совершенно по-разному. Лечение насморка заключается в устранении первичной причины заболевания, снятии общих симптомов и восстановлении нормального функционирования органа. Соответственно, в зависимости от классификации и стадии болезни назначается различное лечение. В некоторых случаях приходится прибегать к хирургическому вмешательству (вазомоторный, гипертрофический, атрофический ринит). Лечение специфического или простудного ринита сопровождается устранением первичного заболевания (грипп, ОРВИ, ОРЗ и прочее), снятия сопутствующей симптоматики.
Подобрать лучшее средство от насморка способен только лечащий врач, который в курсе общего состояния здоровья пациента. Медикаментозное лечение насморкаДля того, чтобы использовать фармакологические препараты следует проконсультироваться с врачом, а не с фармацевтом в ближайшей аптеке. Существует множество факторов, которые могут стать противопоказанием для применения средства и знать их может только ваш лечащий врач. Особенно с осторожностью стоит подбирать препараты для детей и беременных женщин. Поэтому давать рекомендации будет неэтично. При высокой температуре стоит принять жаропонижающие препараты. Антигистаминные препараты показаны при возникновении аллергических реакций. Серьезным симптомом является сухость в носовой полости. Поэтому во многих случаях необходимы препараты с увлажняющим эффектом на основе масел. В зависимости от степени тяжести и симптоматики назначаются следующие препараты: Иммуностимуляторы (интерферон, деринат, эхинацея) Сегодня существует множество аппаратов для домашнего лечения, применять которые легко и просто. УВЧ-терапия показана практически при любых видах ринита и имеет редкие противопоказания, такие, как опухоли. УФО и УЗ- терапия также достаточно часто применяются в лечении насморка на начальной стадии. В последнее время набирает популярность магнитолазерная терапия. Ингаляции и прогревания при насморкеВ качестве прогревания рекомендуется сухое тепло. Такие процедуры способствуют приливу крови к очагу инфекции, а значит и лейкоцитов, которые активно борются с вирусами и бактериями. Однако стоит предупредить появления сосудистых звездочек на крыльях носа. Для этого нужно подобрать оптимальный тепловой режим. Можно использовать в качестве источника тепла соль, печную золу, (насыпанные в мешочек из плотной ткани) вареное яйцо, прикладывая их к носу. Для лечения насморка эффективно применяются ингаляции с ароматическими маслами и солевыми и минеральными растворами. Можно использовать мяту, пихтовое масло, цитрусовые, экстракт чайного дерева, эвкалипта, лаванды. Убедитесь, что на выбранные средства у вас нет аллергии. Ингаляции с картошкой и содой не всегда показаны и следует применять их после консультации с врачом или на ранней стадии заболевания.
Так выглядит небулайзер Современное изобретение для проведения ингаляций — небулайзер также используется при рините достаточно широко, практически не имеет противопоказаний, удобен и прост в использовании. Может применяться как в стационаре, так и дома. Такие ингаляции намного безопасней и эффективней. Народные методы лечения насморкаНе стоит думать, что народная медицина безвредна. Здесь также существует множество различных нюансов. К тому же каждый человек — индивидуальность, различны причины и симптоматика. Если народное средство прекрасно помогло соседу, то не факт, что подойдет идеально и для вас. Некоторые народные советы могут быть вредны. Например: ни в коем случае не следует закапывать в нос раздражающие слизистую оболочку вещества, такие как сок лука или свеклы. Именно такие рецепты очень часто можно встретить на бескрайних просторах интернета. Это может привести к серьезным последствиям и непредсказуемым осложнениям, вплоть до атрофии слизистой оболочки носа. Лучше всего подышать луковыми срезами. Природные фитонциды хорошо убивают патогенную микрофлору, но и здесь не следует слишком усердствовать. Помните, что слизистая оболочка носа ранимая и чувствительная. В тканях находится множество нервных окончаний и волосков. Они выполняют жизненно важные функции, нарушение которых недопустимо. Народные средства также могут быть различны, в зависимости от степени тяжести и этиологии заболевания. Даже здесь необходим индивидуальный подход к каждому пациенту. Ведь если пытаться лечить аллергический насморк методом не подходящим для него и кардинально отличающимся, то можно очень сильно пострадать.
Возьмите на заметку Промывание носовой и ротовой полости являются самыми эффективными и распространенными методами не только в народной, но и традиционной медицине. Для этого используются различные солевые растворы, отвары трав или кореньев. Ромашка, календула обладают отличными противовоспалительными свойствами и быстро справляются с инфекцией. Старинное народное средство печеный лук хорошо помогает при гнойных выделениях. Также используют сок алоэ и живого дерева. Травяные чаи помогают повысить иммунитет, снять общую интоксикацию. Лечение насморка на начальной стадииКак только появились первые звоночки недуга стоит незамедлительно отреагировать и безотлагательно принять меры. Для этого можно принять горячую ванну для всего тела или только для ног. Можно использовать для ножных ванн горчичный порошок, всем известную китайскую звездочку. Дышать ее парами также можно, но не слишком долго. Затем стоит выпить горячего чая с травами, медом и ягодами малины или лимоном. Также хорошо помогают отвары из листьев черной смородины. Можно прополоскать полость носа и рта настоем ромашки или календулы. После принятия водных прогревающих процедур и чайных церемоний рекомендуется постельный режим. Укутайтесь в одеяло, можно одеть на ноги шерстяные носки. Хорошо помогает растирание подошв ног с согревающими веществами: камфорный спирт, бальзам «Звездочка», различные согревающие мази. Принятие ударной дозы аскорбиновой кислоты поможет повысить иммунитет и быстро справиться с инфекцией. Однако будьте осторожны, поскольку возможны аллергические реакции. Принимайте больше жидкости, обычной воды, соков, фрешей, травяных чаев и прочего. Это способствует быстрому выведению токсинов, повышению иммунных сил организма и скорейшему выздоровлению. Профилактика ринитаОсобых секретов в профилактических мероприятиях нет. Закаляйтесь, ведите здоровый и активный образ жизни, правильно питайтесь, не забывайте отдыхать. Тщательно следите за чистотой полости рта и носа, проводите санацию, вовремя обращайтесь за консультацией и помощью медиков. Обязательно вовремя лечите зубы. Старайтесь избегать переохлаждения, перегревания и переутомления. Берегите свой нос, избегайте негативного химического и механического воздействия. Рекомендуются регулярные прогулки на свежем воздухе в лесу, парке, занятия спортом, дыхательной гимнастикой. Тогда вы всегда будете дышать свободно, ощущать всю прелесть окружающих ароматов и наслаждаться жизнью в полной мере! Какие бывают осложнения от насморкаНередко наряду с насморком появляется конъюнктивит — воспаление слизистой оболочки глаз или отит — воспаление уха. Насморк у детей — особенности диагностики и леченияФизиология детского организма существенно отличается от физиологии взрослого человека. Поэтому детям требуется особое внимание и забота. Для детей обычный насморк может стать настоящей катастрофой и чем младше малыш — тем серьезней проблема. Груднички не смогут дышать носом во время кормления, что приводит к отказу от грудного вскармливания. Это влечет за собой расстройство пищеварения. К тому же младенцы начинают плохо спать и все время плачут, теряют вес. Необходимо срочно принять меры при появлении самых первых признаков ринита. Не экспериментируйте на своих детях, обращайтесь сразу же к врачу. Ни в коем случае не применяйте средства не предназначенные для детей. Строго соблюдайте предписания врача и дозировку лекарств и режим применения. Обеспечьте ребенку наилучшие условия для скорейшего выздоровления и не перегревайте малыша с температурой. Это нередко приводит к летальному исходу. При признаках малейшего ухудшения состояния вызывайте врача. Слизистые выделения удаляют методом аспирации. Если образовались корочки, то следует их размягчить при помощи специальных масел. Дети постарше еще не умеют избавляться от назойливых сопелек и научить их этому непросто, а лечение осложняется огромным нежеланием и яростным сопротивлением, будь то прием лекарств, закапывание капель или проведение физиотерапевтических процедур. Для отсасывания слизи рекомендуется использовать специальные аспираторы. Нередки проблемы с дошколятами, не желающими лечиться. Даже в подростковом возрасте дети не воспринимают насморк, как серьезное заболевание, Поэтому задача родителей не допустить развития ринита и принять все меры для профилактики и лечения на начальной стадии.
Детский синусит требует особого внимания Диагностика также требует осторожности и особого подхода к маленьким пациентам. Лечение подбирается исходя из анамнеза, с учетом клинической картины и диагностических исследований. Помните, что если врач назначил антибиотики ребенку(что рекомендуется в крайнем случае, если нет другого выхода), то следует применять их строго по предписанию. Не забудьте про препараты, препятствующие развитию дисбактериоза, обязательно. Перед применением некоторых антибиотиков следует провести тест на аллергическую реакцию. Насморк у взрослых — серьезное заболевание или пустяк?Казалось бы, взрослые люди должны относиться к своему здоровью бережно. Однако многие игнорируют проявление первых симптомов ринита и нередко получают серьезные осложнения. Современное человечество небрежно относится к своей жизни, что приводит к плачевным последствиям. Плохая экология современных городов, некачественная еда, постоянные стрессы также осложняют иммунную систему человека. Чтобы избежать заболеваний необходимо вести здоровый образ жизни, правильно питаться и отдыхать. Ведь любое заболевание легче предупредить, а если уж заболели, то срочно примите меры по выздоровлению. Ведь здоровье — это самый ценный ресурс для каждого человека. И помните, если вы сомневаетесь в действиях своего лечащего врача, то всегда можно обратиться к другому, более компетентному специалисту. К советам в сети Интернет следует прислушиваться с осторожностью. Не все из них являются полезными, даже в качестве народной медицины. Учимся правильно лечить насморк | Ваш Медсоветник Советы – как избежать ошибок и как правильно лечить насморк.Когда вы замечаете, что у него из носовой полости «бежит вода» — это значит, что ваш организм «атакуют» аллергены или инфекция. И тут-то мы начинаем лечить насморк. Клетки слизистой оболочки начинают интенсивно вырабатывать защиту: сопли, содержащие ферменты и антитела. Слизистая носа формирует муцин — белок, который делает сопли густыми. В течение нескольких часов выделения меняют консистенцию, становясь более вязкими и прозрачными. В этот момент происходит интенсивная борьба инфекции с иммунной системой человека. И здесь наша задача состоит в том, чтобы просто помочь организму в борьбе с заболеванием. И важно все делать правильно, избегая распространенных ошибок. Об этом мы и поговорим в этой статье. Как вылечить насморк в домашних условиях быстро? Вот самые характерные ошибки, которые люди, заболевшие ринитом, чаще всего допускают. Распространенные ошибки при лечении насморка.Срочное приобретение назальных капель. Как только проявились первые признаки насморка, многие покупают капли и нос. Но при этом вовсе не советуются со своим лечащим врачом, доверяясь советам фармацевта. Аптекарь — это не врач. Он не знает, что на самом деле больше всего подойдет больному. Чаще они предлагают дорогие медпрепараты. Дорогостоящие назальные капли — это вовсе не эталон эффективного и действенного лечения насморка. Лечение насморка чесноком и луком. К сожалению, есть такие случаи, когда больному советуют опытные “знатоки” народной медицины лечить насморк с луком или чесноком. По их мнению, один из компонентов достаточно всего лишь очистить и целиком запихнуть в носовые пазухи. В чистом виде чеснок просто пересушит слизистую носа, что непременно лишь усугубит ситуацию. Читайте далее, как нужно правильно использовать лук и чеснок для лечения насморка. Неконтролируемый прием антибиотиков. Самолечение никогда и никому не принесло пользы. Поэтому прежде чем самому себе их назначать, нужно хорошенько подумать: правильно ли вы поступаете и что вам это может дать. Некоторые медицинские препараты в лечении насморков, кроме пользы, могут нанести еще и вред. Вы не врач, и не можете самостоятельно выбирать препараты этой группы. Нужно прежде всего пройти обследование, а затем врач сам подберет вам те препараты, которые действительно вылечат ринит безопасно и эффективно. Прогревание. Неправильный метод терапии, когда простудившийся человек решает прогреть ноги очень интересным методом. Намачиваются в согревающем растворе носки, одеваются, заматываются полиэтиленовой пленкой и пациент спокойно ложится спать с надеждой на то, что утром все пройдет. А о том, что ночью температура поднимается до высоких показателей, он вовсе не думает. Эту методику прогревания использовать нельзя ни в коем случае! Кроме вреда эта «паровая баня» организму ничего не принесет. Неправильное промывание носа. Лечение в домашних условиях промываниями эффективно, но делать эту процедуру следует правильно. Промывают носовые ходы солевыми растворами. Использовать их нужно очень аккуратно. Например, если вдохнуть слишком глубоко, есть риск попадания раствора в протоки среднего уха, что приведет к образованию отита. Несколько несложных и полезных советов для лечения насморка.Лимон при насморке полезен.Лимон — весьма действенное средство лечения насморка, которое хорошо применять в самом начале заболевания. Лимонный сок пополам смешивают с теплой кипяченой водой. Этим раствором делают промывание носа. Эта процедура довольно неприятная, но зато очень эффективная. Но чтобы действительно добиться эффекта, проводить такую процедуру следует по нескольку раз за день, причем заканчивать промывание нужно правильно, от этого будет зависеть результат. После промывания водно-лимонным раствором нужно сделать следующее: в половину стакана теплой кипяченной воды добавить половину чайной ложки пищевой соли, перемешать, смочить в растворе тампон из ваты и попеременно ввести в ноздри. Сок свеклы при лечении насморка.Из половины свеклы выдавить сок, смешать его до полного растворения с чайной ложкой меда. Этими каплями закапывать носовые ходы по 4 раза в день. Получившееся средство терпкое, но быстродействующее. Поэтому лечение останавливать после первой попытки не стоит, к нему просто нужно привыкнуть. Начинайте с очень маленьких доз, постепенно по мере привыкания увеличивайте. Йод и насморк.Перед сном намажьте йодом ступни ног, наденьте носки и спокойно ложитесь спать. Проделывая эту манипуляцию несколько раз, сами заметите улучшения в состоянии здоровья. Чеснок при рините.Это очень эффективное средство от насморка. Сущность этого метода лечения — втягивание паров чеснока. Подготовьте банку с плотной крышкой, заполните ее мелко рубленным чесноком. Поднесите баночку к одной из ноздрей, другую закройте рукой. Начинайте медленно и глубоко вдыхать открытой ноздрёй пар чеснока. Но будьте осторожны, чтобы случайно не втянуть внутрь содержимое банки. Манипуляцию нужно совершать поочередно с каждой из ноздрей, постепенно увеличивая время вдыхания чесночных паров. Начните из 3-4 раз в час, далее убавляйте до 1 -2 раз в час. К концу дня ринит должен пройти, а температура нормализоваться. Растительное масло в нос.Обычное растительное масло нужно подержать на водяной бане в течение 40 минут. За это время вредные вещества из него улетучатся. Пока масло стерилизуется, измельчите четвертинку луковицы и 3 зубчика чеснока и перемешайте. Залейте их остывшим маслом и дайте отстояться несколько часов. За это время все целительные свойства ингредиентов перейдут в масло Процедите и этим средством смазывайте слизистую носа по мере надобности. Результат не заставит себя ждать. Лечение насморка луком.Разрежьте луковицу пополам, снимите с нее прозрачную тонкую пленку. Вложите по одной в каждую ноздрю, меняйте через каждых два часа. На ночь процедуру делать не нужно. Через короткое время болезнь отступит. Ингаляции из хрена.Хрен натирается на терке, вкладывается в емкость и плотно закрывается крышкой. Минут через 15 откройте емкость и полной грудью вдохните пар через рот. Подержите его в себе сколько сможете и выдыхайте носом. Повторяя процедуру несколько раз в день, ни насморк, ни гайморит будет для вас не страшен. Соленая вода — прекрасный «доктор»!Соляной раствор можно сделать в домашних условиях. Для этого необходимо взять чайную ложку морской соли и литр кипятка. Растворить соль в воде и промывать таким раствором нос до 4 раз в день. Соленая вода дает хороший эффект и не опасна для детей и беременных. Соль не дорогая и не вызывает аллергию, поэтому ее можно использовать каждому. В аптеке можно приобрести средства от насморка на основе соленой морской воды, но домашние средства ничем ему не уступают, а обойдутся в разы дешевле. Коктейль при насморке.Вылечить хронический насморк быстро поможет специальное лечебное средство.
Все ингредиенты необходимо смешать и полученное средство выпить перед отходом ко сну. Важный момент! Коктейль нельзя ни запивать, ни заедать. Парим ноги с горчицей!Горчица — суперпомощник в лечении насморка. Необходимо делать ванны для ног с горчицей. После того как ванночки сделаны, необходимо укутаться в теплое одеяло. Для процедуры необходимо взять немного горчичного порошка и размешать в тазике с очень горячей водой. Ноги опустить по щиколотки и посидеть 20 минут. Воду можно освежать кипятком, для поддержания температуры. Вышеперечисленные рецепты оказывают положительный эффект в быстром лечении насморка. Лук с подсолнечным маслом.Хорошо помогает от насморка мелко нарезанный лук, настоянный на подсолнечном масле. Этим составом смазывают ноздри. Обычно через несколько дней насморк проходит. Кроме лекарственных препаратов, очень важно соблюдать гигиенические условия.
Массаж акупунктурных точек на теле при насморке. Вам потребуется v массажное масло. Точки, на которые можно воздействовать, чтобы избавиться от насморка, расположены не только на лице, но и на теле. Вот самые важные из них. Точка № 3. Под затылочным бугром, там, где соединяются голова и шея. Воздействие на эту точку помогает при многих заболеваниях, от гипертонии до ларингита. Массаж ступней.Спешим поделиться способом лечения насморка при помощи массажа с I умней с известным леем бальзамом «Золотая звезда». Сначала нужно нанести тонкий слой «звездочки» на определенные участки подошвы, а именно на пятку, на участок под пальцами и на большой палец. Затем надо активно растереть ступни, надеть шерстяные носки и улечься в постель. Лучше всего делать эту процедуру на ночь крепкий сон гарантирован. Точечный массаж лица при насморке.Эта процедура будет особенно эффективной, если ее делать в самом начале заболевания. Массаж делать не следует, если ваша температура выше 37,5.  Вот точки, которые нужно массировать, чтобы избавиться от насморка. Точка № 2. Эти симметричные точки расположены на обеих сторонах лица. Чуть заметные впадины в двух сантиметрах и немного книзу от внешнего края брови. Нажимать их следует одновременно указательными пальцами. Точка № 3. Симметричные точки в полусантиметре от крыльев носа. Точка № 4. На самом кончике носа. Рекомендуется делать массаж 2-3 раза в день, после процедуры выпить чашку-другую травяного чая. Ну и напоследок еще одна рекомендация.  Система Revyline Nasal 300 прекрасно подходит для промывания полости носа при лечении и профилактике воспалительных заболеваний. Простая конструкция позволяет в домашних условиях проводить регулярную чистку полости носа с высоким уровнем эффективности. Надеемся, что ответ на вопрос, как быстро избавиться от насморка в домашних условиях, получен и раскрыт в полном объеме. Вконтакте Google+ Одноклассники Как лечить ринит (Чем вылечить хронический насморк в домашних условиях)Заложенность носа, плохое обоняние, чихание и постоянный насморк говорят о развитие ринита. Болезнь имеет несколько видов, которые отличаются друг от друга. Для лечения необходимо точно определить причину заболевания. Несвоевременная терапия вызывает ухудшение состояния и переход патологии в хроническую форму. Содержание статьи Что такое ринит и его виды
Ринит – это воспаление слизистых оболочек полости носа, вызванное инфекцией, аллергенами или длительной болезнью. Наиболее яркими симптомами является заложенность носа, появившаяся от отека слизистой, жжение и желание чихать, а также отхождение жидкости из носовых пазух. Не до конца вылеченный ринит способен вызвать осложнения в виде серьезных патологий, например, бронхит, синусит, отит и даже пневмонию. Специалисты различают 5 видов болезни, они делятся на острую и атрофическую форму. Заниматься самолечением крайне нежелательно. Иногда признаки ринита пропадают на некоторое время, но рано или поздно возвращаются. Острый ринитИнфекционное заболевание (грипп, простуда, корь, скарлатина) практически всегда сопровождается ринитом. Появиться он может через несколько часов после переохлаждения, чуть позже присоединяются другие симптомы болезни. Стоит быть внимательными: острый ринит имеет три стадии, начать терапию можно уже на первой – это заметно сократит курс лечения. Данная форма развивается в следующем порядке:
Выздоровление наступает в течение 10 суток, а если принять меры, то быстрее.
Хронический ринит
Этот тип делится на катаральный и гипертрофический подвид. Причины возникновения разные, как и симптоматика. При катаральном рините происходит воспаление всей слизистой оболочки, поэтому беспокоит сильная заложенность носа, потеря возможности различать запахи и выделение жидкости. Если лежать на боку, то наступает временное улучшение, но при смене положения ситуация сразу ухудшается. Гипертрофический подвид отличается разрастанием эпителия, что легко определить с помощью сосудосуживающих капель для носа. К примеру, при использовании подобных средств в момент обострения катарального ринита ощущается уменьшение отека и возвращение дыхания. Появление наростов в носовой полости негативно сказывается на всем организме. Ощущается сухость в горле, боли в области лба, изменение голоса. Атрофический ринитАтрофический вид развивается на фоне хронического насморка у людей, которые не лечат болезнь или делают это неправильно. Человека беспокоит постоянная заложенность, отхождение густой слизи и образование корочек. Во время развития патологии наблюдается процесс атрофии, слизистая постепенно истончается и перестает выполнять свою функцию. С помощью риноскопии удается рассмотреть поврежденную носовую полость: оболочка бледная и сухая, сквозь нее видны кровеносные сосуды. Иногда в носу образовываются корочки желтого или зеленого оттенка, при удалении наблюдается кровотечение. Атрофический ринит имеет отдельную форму – озену. Она характеризуется большим скоплением плотных корок темного цвета на слизистой и неприятным запахом, который ощутим окружающим. //youtu.be/c-ie1Ojc4ac Вазомоторный ринитСчитается наиболее простым видом, однако вызывает у заболевшего сильный дискомфорт. Недуг проявляется периодически, причина тому – нарушенная функция сосудов. Они могут расширяться после контакта с аллергенами, вирусами, сильного стресса, загрязненного воздуха. На фоне неполноценного дыхания возникают головные боли, усталость, сухость в горле. Заболевания кожи и органов дыхания нередко сопровождаются вазомоторным ринитом. Аллергический ринит
Простыми словами можно сказать, что аллергический вид – это насморк, вызванный аллергеном. После контакта с раздражителем начинается воспаление слизистой оболочки, вследствие чего развивается заложенность носа и сухость в горле. Больного мучает сухой кашель и слезотечение. Патология диагностируется часто как у маленького ребенка, так и у взрослого человека. Аллергический ринит имеет 3 вида:
Насморк зачастую можно заметить весной – это аллергия на пыльцу растений или пыль. Хронический вид аллергического ринита не отступает даже на день, сопровождает человека в течение всего года (раздражителем выступает шерсть домашнего животного, медикамент, косметика, бытовая химия или продукты питания). Интермиттирующий тип отличается острыми приступами, длительность которых ‒ 4 дня в неделю, продолжается не более одного месяца. Причины возникновенияПеред тем как лечить ринит, обязательно нужно выяснить причину появления проблемы. Без этого терапия окажется бесполезной, заболевание вернется через некоторое время. Главной причиной развития патологии считаются различные инфекции – ОРВИ, грипп, дифтерия, корь и многие другие. Вызывают ухудшение следующие факторы:
Случается так, что выявить самостоятельно истинную причину плохого самочувствия трудно. Некоторые изменения в носу невозможно заметить без осмотра под специальным оборудованием, поэтому настоятельно рекомендуется посетить доктора.
Симптомы ринита
В зависимости от типа и тяжести заболевания, признаки могут немного различаться. Нужно обратить внимание на жжение, сухость и вытекание прозрачной жидкости в большом объеме. При ОРВИ насморк появляется в начале болезни и проходит самостоятельно, если иммунитет сильный. Заболевший человек испытывает сильную сухость в носу и щекотку, которая вызывает частые приступы чихания. Воспалительный процесс в слизистых оболочках нередко затрагивает и носослезные каналы, из-за чего слезятся глаза. В пик болезни легко заметить отсутствие обоняния и гнусавый голос. Легкая степень ринита характеризуется отхождением прозрачной жидкости, по мере развития она становится мутной или зеленоватой. Лечение ринита у взрослыхЕсли вид и степень тяжести ринита позволяют, то пациенту назначается медикаментозная терапия. Используются капли, мази и ингаляции, также можно проводить массажи для улучшения состояния. При запущенной болезни следует обратить внимание на хирургическое лечение. Для начала нужно узнать, как правильно лечить ринит в домашних условиях, чтобы не вызвать ухудшения. //youtu.be/rs7jZIGakY4 Как лечить медикаментозными средствами?Если ринит возник в результате инфекции, то ее нужно вылечить в первую очередь. Действие многих препаратов от насморка направлено на устранение неприятных симптомов. Нужно запомнить простые правила, которые помогут быстрее избавиться от недуга:
Хирургическое лечение
Зачастую хирургические методы требуются только при гипертрофической или хронической форме ринита. Проводятся они по медицинским показаниям в случаях, когда консервативное лечение не приносит желаемого результата или разрастания перекрывают проход более, чем на половину. Возможно использование:
Более эффективными и безопасными способами для вылечивания слизистой принято считать лазер и радиоволны. Процедуры занимают около 10 минут, проводятся под местной анестезией. Во время сеанса пациент не испытывает болевых ощущений, лишь легкое покалывание. Реабилитационный период занимает несколько дней, при этом нет отека и кровотечения. Оценить конечный результат можно уже через 7-10 дней. Промывание носовых полостейОчищение носа с помощью различных растворов приносит хорошие результаты при регулярном использовании. Применять допустимо соду, морскую соль, травяные отвары и аптечные препараты. Приготовить средство легко из соли, соды и воды, рецепт очень прост. Надо растворить в стакане теплой жидкости 2 чайные ложки соли и 1 чайную ложку соды. Отвар ромашки обладает противовоспалительным и антисептическим эффектом, полезен при всех типах ринита. Средство допускается пить в виде чая, полоскать горло и промывать нос. Небольшое количество сухого растения заливается кипятком, остужается и используется для промывания. Для осуществления процедуры берут маленькую медицинскую грушу, набирают в нее раствор и вставляют в носовой проход. Далее нужно выдавить жидкость так, чтобы она влилась в одну ноздрю, а вылилась из другой. В ходе промывания возникают неприятные ощущения, так как слизистые воспалены. Повторяют 3-4 раза в сутки на протяжении 7 дней. Чем еще лечат ринит, помимо ромашки? Возможно использование шалфея, липы и эвкалипта. Проводить очищение носовых полостей можно средствами из аптеки – Аква Марис, Аквалор, АкваМастер и Долфин. Все лекарства выпускаются в удобной форме, с помощью которой удается промыть нос без проблем. Обрабатывать полость надо несколько раз в день перед использованием капель или мази. Капли для носа
Подобные средства используются намного чаще остальных и приносят быстрый результат. Однако многие созданы для снятия признаков болезни, а не для того, чтобы лечить патологию. Различают такие группы назальных капель, как:
Выбрать капли для лечения без назначения врача трудно. Они могут не только не помочь, но и вызвать ухудшение. МазиЛекарства в виде мазей и кремов обладают более хорошим эффектом, чем капли. Они постепенно всасываются в ткани, снимая отечность и увлажняя слизистую. Обладают антисептическим и противовоспалительным действием. Наиболее полезными являются такие средства, как Оксолиновая и Тетрациклиновая мазь, Эваменол, Левомеколь, мазь Туя и Флеминга. Перед первым нанесением рекомендуется сделать тест на аллергию, намазав небольшой участок кожи. Если раздражения нет, то можно применять для обработки слизистой носа. Ингаляции
Паровые ингаляции снимают отечность, увлажняют проходы и облегчают дыхание. Для проведения процедуры в домашних условиях нужен небулайзер или паровой ингалятор. Используются лекарства, травяные настои и эфирные масла. Из доступных средств можно порекомендовать соду, ромашку, масло эвкалипта, мяту. Кроме того, полезным действием обладает горячий картофель, над которым следует дышать в течение 5 минут. Процедуру нельзя делать при температуре или сразу после еды. Вдохи должны быть глубокими, но медленными, чтобы не вызвать головокружение. После ингаляции не следует выходить на холодный воздух, есть, пить и курить. МассажВоздействие на определенные точки помогает укрепить носоглоточную мышцу, снизить риск развития осложнений и уменьшить хронический насморк. Есть 5 мест, которые нужно массировать: около крыльев носа и чуть выше на 1 см, между бровями, рядом с ушной раковиной и внешних уголков глаз. Массаж заключается в мягком надавливании на акупрессурные точки в течение нескольких минут. Нужно одновременно массировать симметричные точки, движения должны быть легкими и плавными. Длительность массажа одной зоны – не менее 2 минут. Иногда на кожу наносят согревающие мази, чтобы усилить эффект. После процедуры рекомендуется выпить горячий чай или травяной настой. Народные средстваИногда использовать медикаменты невозможно, но чем тогда можно вылечить насморк в домашних условиях? В таком случае на помощь придут проверенные рецепты народной медицины. Их легко приготовить из доступных продуктов, к тому же они безопасны. Первое средство – это талая вода, обладающая целебными действиями. Она должны быть комфортной температуры, чтобы не вызвать неприятные ощущения. Промывание проводится несколько раз в сутки, результат заметен сразу. Прогревание носа при рините оказывает положительный результат, если болезнь не перешла в тяжелую стадию. Соль нужно нагреть на сковороде, насыпать в маленькие мешочки и приложить к области носовых пазух на несколько минут. Можно применять вареные яйца, предварительно немного остудив их. Если нет температуры, допускается распаривать и прогревать стопы. Наиболее эффективно использовать горчичники: приложить пакетики к подошвам, надеть носки и укутать ноги одеялом. Держать их рекомендуется от 1 до 3 часов, на ночь оставлять нежелательно. Сок каланхоэ или алоэ поможет очистить носовую полость от слизи и улучшить дыхание. Разводятся соки с водой в равной пропорции. Закапывать надо по 3 капли в каждый проход 2-3 раза в сутки на протяжении недели. Домашние капли вызовут сильный приступ чихания, за счет чего и очищается полость. Народные средства безопасны, если нет аллергии на компоненты. Их лучше использовать как дополнение к основному лечению. В случае ухудшения состояния необходимо прекратить использование приготовленного лекарства и обратиться за квалифицированной помощью. Возможные осложнения
Игнорирование болезни серьезно подрывает здоровье человека. На фоне ринита часто развивается фарингит, ларингит, бронхит или синусит. Воспалительные процессы в носовой полости негативно влияют на органы слуха и зрения, в результате можно заметить появление признаков отита или дакриоцистита. Запущенные формы ринита вызывают гайморит и ангину. У пациентов с ослабленным иммунитетом появляются опасные патологии – пневмония и воспаление легких. Постоянная заложенность носа и нарушенное дыхание отрицательно сказываются на органах кровообращения. Профилактические мероприятияСнизить риск возникновения повторного ринита удастся, уделяя время профилактике и укреплению организма. Нужно исключить все факторы, которые провоцируют заболевание. Занятия спортом, правильное питание, регулярная влажная уборка в помещении положительно влияют как на процесс выздоровления, так и на дальнейшую жизнь. Ринит является распространенным заболеванием, которое хорошо поддается терапии. Однако некоторые люди не считают патологию серьезной, поэтому отказываются от лечения. Болезнь постепенно прогрессирует и вызывает осложнения. Избавиться от проблемы можно с помощью медикаментов или современных безболезненных методов. //youtu.be/4xJ-xPxJGrU
Как вылечить насморк быстро в домашних условиях у взрослого – как лечить насморк в домашних условиях[contents] Насморк – пожалуй, самое распространенное нарушение работы верхних дыхательных путей. Для него характерны заложенность носа, ринорея (вытекание слизи из носа), покраснение кожи вокруг ноздрей и над губами, иногда потеря обоняния, на самой ранней стадии – ощущение сухости в носу и жжение. Почему так происходит? Причины появления насморкаНасморк может возникать на фоне каких-либо заболеваний или не иметь видимой причины, но эта причина всегда есть. В зависимости от нее риниты – это научное название насморка – разделяют на несколько видов:
Существуют и другие причины ринита – механическое повреждение (травма), излишняя сухость воздуха в помещении, попадание в носовые пути инородного предмета. В зависимости от того, что именно вызвало насморк, применяются различные способы его лечения. При аллергическом рините бессмысленно и даже опасно использовать антибиотики, а при инородном предмете в носу вряд ли помогут сосудосуживающие капли. Нужна ли терапия при насморке? Существует мнение, что если его лечат, он пройдет за неделю, а если нет – то за семь дней. Это верно лишь отчасти: если ваш иммунитет достаточно силен или если вы наблюдаетесь у врача по поводу основного заболевания, насморк с большой вероятностью пройдет сам. В ином случае организму потребуется помощь, иначе велика вероятность развития осложнений. Осложнения насморкаЕсли с ринитом ничего не делать, воспаление из носовой полости распространится дальше. Осложнения включают в себя:
Чтобы подобных последствий не наступало, с насморком нужно разбираться вовремя. Какие препараты и народные средства вредны, а какие полезны? Насморк: что делать в домашних условиях?Общеукрепляющие процедурыВне зависимости от причины появления насморка врачи советуют в первую очередь использовать нелекарственные методы его лечения. Например, при вирусных заболеваниях рекомендуют пить побольше теплой жидкости. Это работает и при рините: теплый или горячий чай, компот, морс (особенно брусничный или клюквенный) помогут вам дышать. Это и прогревание носа, и ингаляция «в одном флаконе», а в результате ускоряется кровоток в носовой полости, и дыхание становится менее затрудненным. Может помочь и горячий душ – по тем же причинам. Полезно много пить – недостаток влаги в организме способствует повышению вязкости слизи в носу, а в густой слизи бактериям и вирусам живется намного комфортнее, насморк быстрее приводит к осложнениям. Поэтому пейте как можно больше, а еще промывайте нос раствором соли – либо физиологическим раствором из аптеки, либо самодельным, соблюдая ту же концентрацию соли в 0,9% (это 0,25-0,5 чайной ложки соли на стакан воды, тщательно размешать). Процедура промывания выглядит следующим образом: с помощью спринцовки или шприца залейте немного теплого раствора в одну ноздрю, а затем наклоните голову (не слишком сильно, чтобы раствор не попал в ухо или пазухи носа) так, чтобы этот раствор вылился из другой, пройдя через носоглотку. Дышите ртом. Высморкайтесь, затем сделайте то же самое для другой ноздри. Важно: если заложен нос, если в нем есть полипы или искривлена носовая перегородка, если из носа часто течет кровь, промывания самостоятельно делать не рекомендуется. Даже если вам противопоказано промывать нос или вы опасаетесь это делать, нос можно и нужно увлажнять. Для увлажнения слизистых оболочек носа часто используются средства на основе морской воды: «Аквалор» или «Аквамарис». Кроме того, причиной сухости слизистой, а значит, частично и насморка может быть слишком сухой воздух в помещении, где вы спите или работаете, особенно это характерно для зимы, когда работает отопление, а окна закрыты. Откройте окно, и вам быстро станет комфортнее дышать. Не забудьте одеться потеплее или накрыться одеялом. Если у вас есть ингалятор – используйте его, минеральная вода (без газа) или тот же физиологический раствор облегчат течение насморка. Если ингалятора нет, его заменит простая вода в кастрюле. Нагрейте ее до состояния, когда только начинает образовываться пар, и подышите над ней. Следите, чтобы пар не был чрезмерно горячим, иначе можно обжечь слизистую. Добавьте в воду несколько капель эфирного масла: эвкалипт, тимьян, пихта, розмарин, шалфей, чайное дерево, лимон или мята, но только если у вас нет на них аллергии. Иногда насморк может пройти уже на этой стадии. Если иммунитет достаточно силен, он быстро разберется с ринитом. Однако во многих случаях организму требуется дополнительная поддержка в виде соответствующих причине насморка медикаментов. Что принимать и чем полечить насморк в домашних условияхЧаще всего терапию начинают с сосудосуживающих препаратов. Они различаются по сроку действия: фенилэфрин и нафазолин работают до 6 часов подряд, ксилометазолин до 10 часов, оксиметазолин до 12 часов. Как и следует из названия, эти лекарства сужают кровеносные сосуды в носу, действуя местным образом, в результате чего отек слизистой спадает, сама слизь начинает вырабатываться не так интенсивно, и у человека появляется возможность свободно дышать. Облегчение наступает очень быстро, но здесь же кроется и подвох. Как только действие препарата прекратится, отек вернется снова, эти лекарства не лечат, а только снимают симптомы насморка. Кроме того, такие средства не безобидны, они вызывают привыкание, поэтому при их применении крайне важно соблюдать дозировку и режим приема. Максимальная длительность их применения без консультации с врачом – 7-10 дней. При аллергическом насморке в первую очередь постарайтесь ограничить контакт с аллергеном. Если это не помогает или невозможно – используются антигистаминные препараты, средства, блокирующие работу гистамина. Этот нейромедиатор играет основную роль при аллергических реакциях. Именно он отвечает за зуд, жжение, отеки, насморк и другие признаки непереносимости чего-либо. Противоаллергические препараты препятствуют его действию, снижая таким образом интенсивность симптомов аллергии, в том числе и насморка. Всемирная организация здравоохранения выделяет три поколения антигистаминных средств, отмечая, что чем «старше» препарат, тем больше вероятность наступления привыкания к нему или возникновения побочных эффектов. В Таблице 1 представлены примеры препаратов и действующих веществ.
Еще один вид препаратов, назначаемых при аллергическом насморке – это глюкокортикостероиды. Средства на основе беклометазона, флунизолида, будесонида, флутиказона, мометазона, триамцинолона препятствуют развитию воспалительных процессов и снижают восприимчивость организма к аллергенам. Чаще всего используются лекарства – препараты флутиказона и мометазона, они наиболее безопасны и удобны в применении. Существуют также средства, которые механически блокируют доступ аллергенов в организм через нос – при интраназальном введении они образуют плотный слой геля, не пропускающий аллергены внутрь организма. К таким средствам относятся «Превалин» и «Назаваль». Они сочетаются со любыми другими лекарствами и безопасны даже для детей. Вылечить аллергию такими средствами не получится, но они сделают жизнь пациента легче, хотя бы частично избавив его от насморка. Существуют лекарства, объединяющие в себе сразу несколько функций. К таким относится, например, «Виброцил»: он одновременно и сужает сосуды (за счет содержания фенилэфрина), и работает как антигистаминное средство (благодаря диметиндену). При аллергическом насморке он будет особенно полезен, а вот при инфекционном сработает только в качестве сосудосуживающего средства. Отдельным пунктом в списке следует упомянуть антибактериальные препараты. В отличие от других средств, антибиотики нельзя назначать себе самостоятельно, так как природа насморка может быть вирусной или аллергической. В этом случае антибактериальные препараты окажутся бессильны против ринита и вредны для организма в целом. Живущие внутри человека бактерии, «познакомившись» с антибиотиком, могут выработать устойчивость к нему, что позже скажется на эффективности лечения бактериальных инфекций. Даже если выделения из носа приобрели зеленый цвет, характерный для бактериальных заражений, окончательное решение о целесообразности применения антибиотиков для терапии насморка должен принимать врач на основе соответствующих анализов. Самолечение в этом случае ухудшит ситуацию. Что не нужно делать при насморкеНе все народные средства от насморка можно применять. К примеру, ни в коем случае нельзя пытаться вылечить насморк закладыванием нарезанного лука или чеснока в носовую полость. Это чревато повреждением слизистой, которую затем придется дополнительно восстанавливать. Нежная ткань внутри носа не выдержит настолько агрессивного воздействия. Еще одна рекомендация, в которой сомневаются врачи – прогревание носа с помощью горячего яйца. В этом случае можно не рассчитать температуру и обжечь слизистую. Теплое питье или горячий душ справятся гораздо лучше. Когда нужно идти к врачуЗапишитесь на прием, если:
Любой из этих пунктов означает, что насморк вышел из-под вашего контроля. Врач-отоларинголог выяснит причину насморка и скорректирует терапию, чтобы вы в скором времени почувствовали себя легче. Как избавиться от хронического насморка (ринита)СОДЕРЖАНИЕ СТАТЬИ
Заложенный нос Насморк, или ринит, является частым спутником простудных заболеваний. Как правило, этот неприятный симптом проходит вместе с болезнью, но, к сожалению, не всегда. Весьма часто ринит переходит в хроническую форму, становясь причиной массы проблем. Поэтому необходимо уделять особое внимание тому, как вылечить хронический насморк. Причины возникновенияСтрадают этим недугом с одинаковой частотой как взрослые, так и дети. Наиболее частой причиной, по которой возникает хронический ринит, является простой насморк в запущенной форме. Также хроническая форма насморка может являться прямым следствием ряда воспалительных заболеваний. Например, синусит (гайморит), или фарингит могут привести к появлению такого симптома, как хронический ринит. Однако, он не всегда может быть вызван воспалительными заболеваниями слизистой оболочки носоглотки. Среди основных причин появления хронического ринита могут быть:
Эффективное лечение хронического ринита возможно только в том случае, если удастся убрать причины, его вызвавшие. Поэтому, в случае длительного, не проходящего насморка следует обязательно обратиться к ЛОР-врачу. Разновидности и симптомыВ медицине выделяют несколько видов хронического насморка, в зависимости от того, что послужило причиной его возникновения. Каждая из разновидностей ринита обладает характерными симптомами – иногда ярко, иногда слабо выраженными. Поэтому, прежде чем лечить хронический насморк, следует установить его тип. КатаральныйНаиболее частой причиной его становится простуда и иные инфекционные заболевания. При катаральном рините симптомы обычно слабо выражены — чаще всего они проявляются в заложенности носа. И лишь при обострении течения болезни выделения становятся обильными и носят гнойный характер. ВазомоторныйВозникает под воздействием внутренних или внешних раздражителей. Это могут быть аллергические реакции, гормональные нарушения, неблагоприятное воздействие экологии (смог, повышенная концентрация вредных химических веществ). Для этого типа насморка характерны водянистые, либо слизистые выделения, сопровождающиеся зудом и першением в носоглотке. В результате этого, больной вазомоторным типом ринита при острых приступах часто, а порой безостановочно чихает.
Чихание при простуде ГипертрофическийВызывается паталогическим разрастанием тканей слизистой носа. Это выражается в затруднённом дыхании через нос, гнусавостью голоса. Вследствие давления слизистой носа на окружающие ткани может возникнуть воспаление слёзного мешка, проблемы с нервными окончаниями, конъюнктивиты и другие сопутствующие расстройства. АтрофическийВозникает вследствие истончения (атрофии) слизистой носа. Чаще всего симптоматика связана с густыми и достаточно небольшими выделениями из носа. Чаще всего они засыхают внутри носовой полости, образуя корки, присыхающие к слизистой оболочке. МедикаментозныйМожет возникнуть в результате длительного использования сосудосуживающих медикаментов, таких как санорин, нафтизин, ксимелин и т.п. Как лечить хронический насморк медикаментозным методомСледует помнить, что длительный хронический насморк у взрослых или у детей неизбежно ведёт к дальнейшим проблемам со здоровьем. Прежде всего, от этого страдают иммунная система человека, а также возможно развитие психологических стрессов из-за постоянного дискомфорта. Особенности медикаментозной терапииПоэтому необходимо своевременно бороться с хроническим насморком, используя все средства, имеющиеся в вашем распоряжении. Начинать лечение следует безотлагательно, с появлением первых же симптомов. В этом случае вы сведёте к минимуму риск перехода ринита в хроническую форму. Как показывает практика, несмотря на достаточную распространённость данного недуга, многие не представляют, как избавиться от хронического насморка. Медикаментозная терапия обычно проводится в комплексе с другими лечебными процедурами — электрофорезом или ультравысокочастотной терапией (УВЧ). Такое лечение бывает наиболее эффективным, и вы сможете навсегда избавиться от неприятных симптомов хронического ринита. При любых типах насморка отличным решением будет использование препаратов, созданных с применением морской воды (например, аквалор). Они позволяют снять отёчность и воспаление слизистой, увлажнить её. В остальных же случаях назначаются специальные курсы лечебной терапии. Как с помощью медикаментов вылечить хронический насморк, будет зависеть от его разновидности. Как бороться с хроническими ринитами с помощью классической медициныВ случае катарального (инфекционного) ринита достаточно эффективны будут антибактериальные капли с вяжущим эффектом. Этот метод позволит одновременно уничтожить патогенные микроорганизмы, и остановить течение из носа. Чтобы навсегда избавиться от вазомоторного ринита, нужно будет оградить себя от воздействия внешних или внутренних раздражителей – удалить из своего окружения все аллергены, нормализовать гормональный фон и т.д. Возможно, придётся пройти курс антиаллергенной терапии. Для лечения атрофического насморка используют капли с морской солью, увлажняющие назальные спреи, раствор йодглицерина. Вылечить же гипертрофический насморк с помощью медицинских препаратов достаточно сложно. Чаще всего в данном случае приходится идти на оперативное вмешательство. При помощи хирургических инструментов возможно удалить излишне разросшиеся ткани слизистой оболочки полости носа. При этом следует помнить, что использовать тот или иной тип медицинских препаратов лучше всего после консультации с врачом отоларингологом. Лечение хронического ринита с помощью народной медициныОднако, многие люди всё-таки предпочитают медикаментозной терапии лечение народными средствами. Народная традиционная медицина вполне неплохо зарекомендовала себя в борьбе с ринитами. На сегодня имеется огромнейшее количество народных средств для борьбы с данным недугом, вот лишь небольшая их часть. ПромываниеВ домашних условиях справиться с инфекционным ринитом поможет промывание носовой полости различными растворами, приготовленными своими руками. Для произведения данной процедуры нужно будет приобрести в аптеке медицинскую спринцовку или шприц достаточного размера. Подобные растворы для промывания можно приготовить несколькими способами, используя различные ингредиенты.
Парим ноги Промывания следует производить 3 – 5 раз в сутки, до полного исчезновения симптомов хронического насморка. Компрессы, ванны, мазиСреди других народных методов следует особо упомянуть обычное хозяйственное мыло. С его помощью можно приготовить простую и, главное, очень эффективную мазь. Для этих целей нам понадобиться кусок 72% хозяйственного мыла. Им следует намылить косметическую ватную палочку, или же просто палец, и тщательно смазать с их помощью внутреннюю поверхность носа. Повторять смазывание следует не менее пяти раз в сутки. Избавиться от хронического ринита инфекционной природы возможно при помощи горчичного порошка. Нужно насыпать его в плотные носки (около 1 столовой ложки) и ходить так весь день. Другой вариант – одевать носки с горчицей на ночь. Хорошо избавляют от симптомов насморка горячие ванночки для ступней с добавлением горчичного порошка. Данный метод разжижает густую слизь в носу, вследствие чего она легко удаляется. Если хронический насморк является одним из проявлений синуситов или гайморита, можно попробовать компрессы из репчатого лука. Луковицу следует измельчить в кашицу, завернуть в несколько слоёв марли и приложить к лицу в области гайморовых или лобных пазух носоглотки. Длительность процедуры – порядка 15 минут, 3 раза в день. Также неплохо зарекомендовали себя ингаляции, производимые с помощью измельчённого лука, помещённого в стеклянную банку. Как вылечить хронический насморк у ребёнка
Сопли у малыша По большому счёту насморк у взрослого и ребёнка имеет одинаковую природу, одни и те же симптомы. Разница заключается только в методах лечения – не все рецепты народной или классической медицины подходят для ещё неокрепшего детского организма. Для лечения хронического ринита у ребёнка имеются специально разработанные препараты, которые в большом ассортименте представлены в аптеках. При лечении ребёнка не допустимы никакие эксперименты. Если вы не уверены в причинах возникновения у него хронического насморка, лучше всего будет обратиться к специалисту. Из народных средств можно рекомендовать промывания водой с морской солью, а также закапывания сока свеклы, смешанного с мёдом. Хороший эффект приносят прогревания. Особенно популярно при лечении хронических ринитов у детей синяя лампа, она же лампа Минина. Этот физиотерапевтический прибор представляет собой обычную лампу накаливания, выполненную из синего стекла, заключённую в зеркальный абажур – рефлектор. Данный прибор, создавая мягкое инфракрасное излучение, даёт возможность бережно прогреть носовые пазухи ребёнка, снять с них отёчность, разжижить слизь. Также приложенное в определённое место локальное тепло улучшает циркуляцию крови в носовой полости, восстанавливая нормальное функционирование тканей слизистой оболочки. ЗакаливаниеЛучший способ предупредить хронический ринит – это закаливание организма вообще, и в носовой полости в частности. Для этих целей производится промывание полости носа попеременно холодным и горячим соляным раствором. Такой «контрастный душ» для носа помогает закалить слизистую оболочку, и уменьшить вероятность простуды при низких уличных температурах. Также для закаливания и предотвращения возникновения ринита рекомендуются физические упражнения на свежем воздухе, активная ходьба и бег. Как видно из вышесказанного, излечить хронический ринит возможно как средствами народной медицины, так и с помощью медикаментозной терапии. Но в любом случае, для более эффективного и быстрого излечения рекомендуется обратиться к специалисту для установления точно причины развития заболевания.
Закаливание полезно в любом возрасте Похожие статьи:   правда и мифы – Здоровье – Домашний1. Если лечить насморк, он проходит за 7 дней, если не лечить – за неделюМиф. Удастся ли организму самостоятельно, без лекарств победить вирусы, зависит от иммунитета и многих других факторов. Лучше не рисковать и не пускать все на самотек: если не лечить насморк, он вполне может перейти в синусит, отит, фарингит, ларингит, дело даже может закончиться бронхитом или воспалением легких. 2. Насморк можно подхватить, если замерзнешь или сильно промочишь ногиМиф. При хорошем иммунитете ни переохлаждение, ни промокшие ноги сами по себе к насморку не приведут. Но если из-за этих факторов иммунитет ослабнет, он легко может стать мишенью для атакующих его вирусов. 3. Промывания носа и полоскания горла солевыми растворами помогают не заболеть, а если заболеешь – быстрее выздороветьПравда. Эта простая процедура помогает увлажнять слизистую носоглотки, укрепляя ее местный иммунитет, и очищает ее от слизи и микробов. Главное не лениться и делать это каждый день, как минимум утром и вечером, а если чувствуете, что заболеваете – раз в час или два. Если начать полоскать горло и промывать нос при первых же признаках простуды, можно быстро победить вирус. 4. Насморк может быть хроническимПравда. Насморк, или по-научному ринит, обычно лишь симптом. Все зависит от причины заболевания. И если, например, речь идет об аллергии, то этот симптом действительно может сопровождать долгое время, а в некоторых случаях (например, при искривлении перегородки носа или некоторых эндокринных заболеваниях) от насморка можно страдать всю жизнь. Но если речь идет о насморке как о симптоме простуды (то есть ОРВИ), и он не проходит через неделю после начала лечения, а выделения стали желтыми или серыми – значит в носовых пазухах активно размножаются микробы, и это никакой не хронический насморк. Не далеко от гайморита, синусита и пр. Срочно к врачу! 5. Чтобы заболеть насморком, надо чтобы на тебя чихнулиМиф. Если это симптом ОРВИ, острой респираторной вирусной инфекции, то заразиться можно и воздушно-капельным путем, и при непосредственном контакте с носителем вируса или его даже просто его вещами. 6. Капли от насморка могут вызывать привыканиеПравда. Врачи не случайно при лечении насморка советуют пользоваться подобными средствами лишь в первые 2-3 дня, во время острой стадии, когда нос заложен, из него льет и невозможно дышать. Сосудосуживающие капли, если пользоваться ими долго, нарушают питание слизистой оболочки носа и тонус сосудов, те становятся более хрупкими. Эластичность их стенок заметно снижается, и в итоге может возникнуть хронический атрофический ринит.
7. При насморке лучше отказаться от носового платкаИ правда, и миф. Если речь идет о носовом платке из ткани, то это абсолютная правда: ведь после первого же использования он становится настоящим рассадником микробов. Так что одноразовые бумажные платки не только удобнее, но и гигиеничнее. Если же от частого их использования кожа краснеет, раздражается – используйте смягчающий крем или мазь с пантенолом. 8. Если капать в нос сок лука или чеснока, быстро выздоровеешьМиф. Нет ни одного серьезного научного исследования, подтверждающего это. Зато таким образом запросто можно заработать серьезное раздражение и без того воспаленной слизистой оболочки носа или даже ее ожог. Гораздо полезнее употреблять лук и чеснок в пищу: фитонциды помогут быстрее выздороветь. 9. Если прогревать нос и ноги, от насморка удастся избавиться быстрееИ правда, и миф. В острой стадии насморка прогревание носа действительно помогает «подсушить насморк» – во многом за счет улучшения кровоснабжения слизистой носа и уменьшения отека. Но если в носовых пазухах начали активно размножаться микробы – тепло ускорит их размножение, и может развиться синусит или гайморит. Вот почему греть нос можно только в начальной, острой стадии заболевания. Что же касается горячих ванночек для ног, то они действительно полезны на любой стадии простуды: на подошвах ног расположено много рефлекторных точек, тесно связанных с дыхательной системой и одновременно помогающих иммунитету быстрее справиться с вирусами. | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||





 лекарство для детей до 12 лет
лекарство для детей до 12 лет Если вы не выбираете предварительно нарезанные овощи , сделайте это самостоятельно вскоре после того, как вернетесь домой из магазина, чтобы они были готовы к работе, когда они вам больше всего понадобятся. На ужин можно растопить сыр поверх овощей.
Если вы не выбираете предварительно нарезанные овощи , сделайте это самостоятельно вскоре после того, как вернетесь домой из магазина, чтобы они были готовы к работе, когда они вам больше всего понадобятся. На ужин можно растопить сыр поверх овощей.
 Лактулоза не является вредной для ребенка, но пока вы ждете или кормите ребенка, вам следует принимать лекарства только по рекомендации врача.
Лактулоза не является вредной для ребенка, но пока вы ждете или кормите ребенка, вам следует принимать лекарства только по рекомендации врача.
 5-7,3 г / сутки)
5-7,3 г / сутки)
 Дозы, превышающие рекомендованные (указанные выше), могут привести к гипогликемии у некоторых матерей [Heller]. Если вы страдаете диабетом (IDDM), употребляйте пажитник только в том случае, если вы хорошо контролируете уровень глюкозы в крови. Принимая это, внимательно следите за своим уровнем голодания и постпрандиальным (после еды) уровнем.Матери с гипогликемией также должны применять пажитник с осторожностью. Подробнее об уровнях пажитника и глюкозы см. Ссылки ниже.
Дозы, превышающие рекомендованные (указанные выше), могут привести к гипогликемии у некоторых матерей [Heller]. Если вы страдаете диабетом (IDDM), употребляйте пажитник только в том случае, если вы хорошо контролируете уровень глюкозы в крови. Принимая это, внимательно следите за своим уровнем голодания и постпрандиальным (после еды) уровнем.Матери с гипогликемией также должны применять пажитник с осторожностью. Подробнее об уровнях пажитника и глюкозы см. Ссылки ниже.
 Согласно исследованиям, проведенным на изолированной ткани матки морской свинки, они стимулируют сокращение гладких мышц матки в последний период беременности.»[Уиллард 1991]
Согласно исследованиям, проведенным на изолированной ткани матки морской свинки, они стимулируют сокращение гладких мышц матки в последний период беременности.»[Уиллард 1991]
 Исследование экономических и лекарственных растений, том 6, Academic Press Ltd, Нью-Йорк, 1994: 1-54.
Исследование экономических и лекарственных растений, том 6, Academic Press Ltd, Нью-Йорк, 1994: 1-54. J Paediatr Child Health 2001, август; 37 (4): 403-4.
J Paediatr Child Health 2001, август; 37 (4): 403-4. Ann Allergy Asthma Immunol Mar 1997; 78 (3): 297-300.
Ann Allergy Asthma Immunol Mar 1997; 78 (3): 297-300. В первую неделю установлен базовый уровень производства молока. В течение второй недели принимали три капсулы семян пажитника трижды в день. В этом наблюдательном исследовании каждая пациентка использовалась в качестве контроля для сравнения выработки грудного молока с пажитником и без него.
В первую неделю установлен базовый уровень производства молока. В течение второй недели принимали три капсулы семян пажитника трижды в день. В этом наблюдательном исследовании каждая пациентка использовалась в качестве контроля для сравнения выработки грудного молока с пажитником и без него.  Huggins, RN, MS
Huggins, RN, MS Как было отмечено ранее, удушающий кашель очень часто является симптомом развивающегося заболевания, поэтому крайне важно отслеживать грани, при которых самолечением заниматься опасно для здоровья и необходимость посещения поликлиники становится неизбежной.
Как было отмечено ранее, удушающий кашель очень часто является симптомом развивающегося заболевания, поэтому крайне важно отслеживать грани, при которых самолечением заниматься опасно для здоровья и необходимость посещения поликлиники становится неизбежной.


 Любой приступ сильного кашля является рефлекторной защитной реакцией организма на какой-либо раздражитель, от которого тело таким образом пытается избавиться. Все причины, по которым человек начинает кашлять, можно разделить на:
Любой приступ сильного кашля является рефлекторной защитной реакцией организма на какой-либо раздражитель, от которого тело таким образом пытается избавиться. Все причины, по которым человек начинает кашлять, можно разделить на: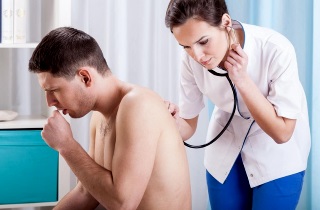 Сильный, тяжелый, душащий кашель может быть одним из симптомов серьезных, а порой и опасных для жизни заболеваний, поэтому оставлять его без внимания ни в коем случае нельзя. Чем раньше будет установлен точный диагноз и начато правильное лечение, тем быстрее удастся избавиться от этого неприятного симптома, а также избежать возможных осложнений.
Сильный, тяжелый, душащий кашель может быть одним из симптомов серьезных, а порой и опасных для жизни заболеваний, поэтому оставлять его без внимания ни в коем случае нельзя. Чем раньше будет установлен точный диагноз и начато правильное лечение, тем быстрее удастся избавиться от этого неприятного симптома, а также избежать возможных осложнений. Онкологические заболевания. Первым признаком, указывающим на высокую вероятность присутствия злокачественных новообразований, является кровь в мокроте. Если вы ее обнаружили – немедленно отправляйтесь на обследование. Также онкологическому заболеванию сопутствует резкое снижение иммунитета, постоянная слабость, одышка. В этом случае кашель особенно сильный, доходящий до удушья и рвоты.
Онкологические заболевания. Первым признаком, указывающим на высокую вероятность присутствия злокачественных новообразований, является кровь в мокроте. Если вы ее обнаружили – немедленно отправляйтесь на обследование. Также онкологическому заболеванию сопутствует резкое снижение иммунитета, постоянная слабость, одышка. В этом случае кашель особенно сильный, доходящий до удушья и рвоты.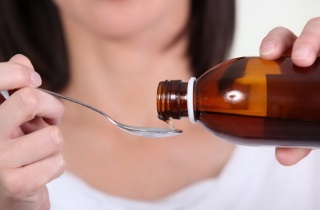 обильное теплое питье, лучше травяной чай или молоко с медом, но подойдет и чистая вода, давать которую надо осторожно, чтобы больной не захлебнулся;
обильное теплое питье, лучше травяной чай или молоко с медом, но подойдет и чистая вода, давать которую надо осторожно, чтобы больной не захлебнулся; противокашлевые;
противокашлевые; Первым народным средством от любого кашля, в том числе и удушающего, является теплое питье. Оно согревает раздраженное горло, снимает спазмы, смывает образовавшуюся слизь и устраняет болевые ощущения. Это могут быть отвары лечебных трав: ромашки, мать-и-мачехи, душицы, чабреца, календулы, девясила, подорожника, тимьяна. В теплый напиток можно добавить немного меда.
Первым народным средством от любого кашля, в том числе и удушающего, является теплое питье. Оно согревает раздраженное горло, снимает спазмы, смывает образовавшуюся слизь и устраняет болевые ощущения. Это могут быть отвары лечебных трав: ромашки, мать-и-мачехи, душицы, чабреца, календулы, девясила, подорожника, тимьяна. В теплый напиток можно добавить немного меда. Можно попробовать и другие народные средства, рецепты которых без труда отыщутся в Интернете.
Можно попробовать и другие народные средства, рецепты которых без труда отыщутся в Интернете.
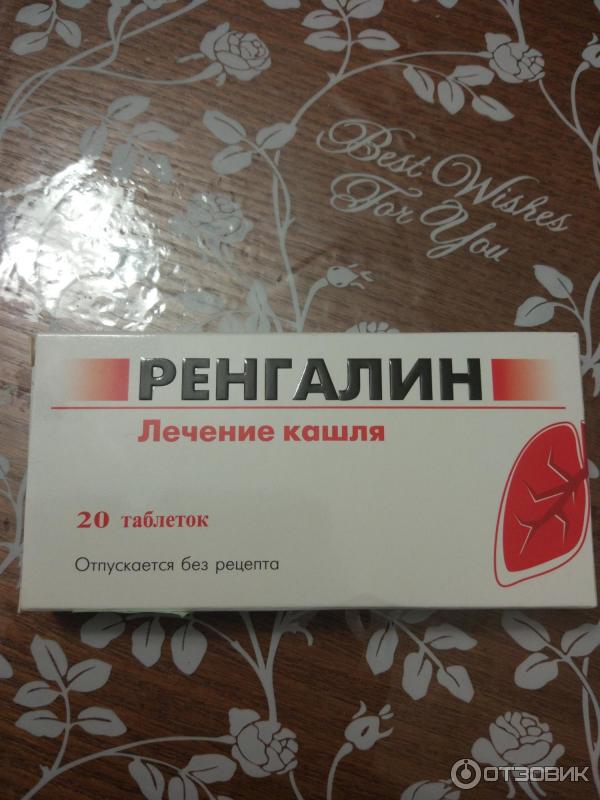

 Снижают возбудимость рецепторов бронхов и активизируют выработку слизи. Вязкость слизи уменьшается, облегчается ее отхождение. При одновременном угнетении кашлевого рефлекса, обеспечивается муколитическое действие.
Снижают возбудимость рецепторов бронхов и активизируют выработку слизи. Вязкость слизи уменьшается, облегчается ее отхождение. При одновременном угнетении кашлевого рефлекса, обеспечивается муколитическое действие.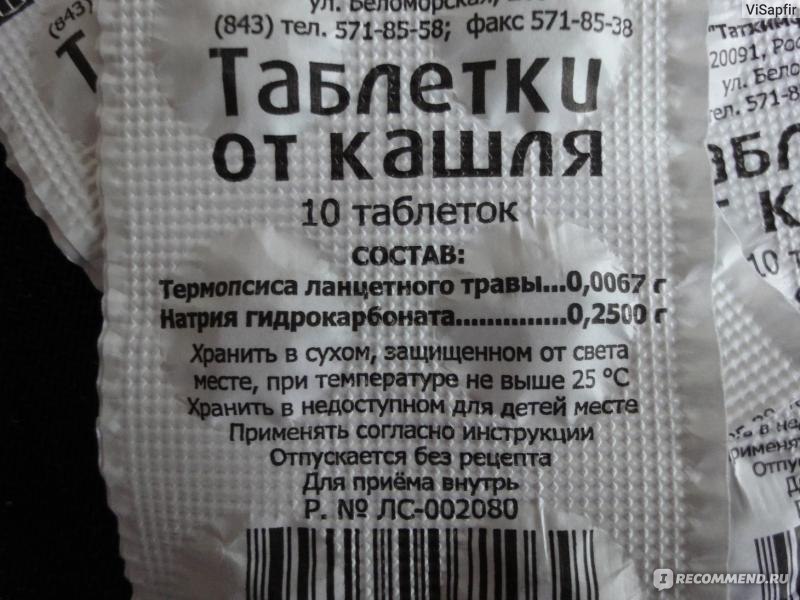 Не вызывает угнетения дыхания. Таблетки назначаются детям, старше 6 лет. Противопоказания — повышенная чувствительность к компонентам препарата.
Не вызывает угнетения дыхания. Таблетки назначаются детям, старше 6 лет. Противопоказания — повышенная чувствительность к компонентам препарата.
 Выпускается в форме шипучих таблеток. Нельзя сочетать с препаратами парацетамола и другими противокашлевыми средствами. Можно назначать детям с 2-летнего возраста. Нельзя назначать при повышенной чувствительности к действующему компоненту.
Выпускается в форме шипучих таблеток. Нельзя сочетать с препаратами парацетамола и другими противокашлевыми средствами. Можно назначать детям с 2-летнего возраста. Нельзя назначать при повышенной чувствительности к действующему компоненту. Соответственно, стратегия лечения такого бронхита будет отличаться от терапии заболевания с вирусной этиологией.
Соответственно, стратегия лечения такого бронхита будет отличаться от терапии заболевания с вирусной этиологией.
 Если наблюдается повышение температуры и связанные с нею озноб или лихорадка, план лечения может содержать парацетамол и нестероидный противовоспалительный, жаропонижающий и болеутоляющий препарат — ибупрофен. Препараты от кашля не используют как лекарство от бронхита для детей, не достигших шестилетнего возраста.
Если наблюдается повышение температуры и связанные с нею озноб или лихорадка, план лечения может содержать парацетамол и нестероидный противовоспалительный, жаропонижающий и болеутоляющий препарат — ибупрофен. Препараты от кашля не используют как лекарство от бронхита для детей, не достигших шестилетнего возраста. В качестве такого лекарства может выступать амоксициллин с клавулановой кислотой, такое сочетание хорошо переносится пациентами и нечувствительно к воздействию пенициллиназы.
В качестве такого лекарства может выступать амоксициллин с клавулановой кислотой, такое сочетание хорошо переносится пациентами и нечувствительно к воздействию пенициллиназы. Заболевание часто становится причиной плохой вентиляции легких и уменьшения снабжения организма кислородом. В некоторых случаях хронический бронхит становится причиной ацидоза, связанного с застойными явлениями в легких и скоплением в них углекислого газа.
Заболевание часто становится причиной плохой вентиляции легких и уменьшения снабжения организма кислородом. В некоторых случаях хронический бронхит становится причиной ацидоза, связанного с застойными явлениями в легких и скоплением в них углекислого газа.
 Содержит интерферон альфа-2, витамины С и Е.
Содержит интерферон альфа-2, витамины С и Е. Для уменьшения действия пенициллиназы содержит клавулановую кислоту.
Для уменьшения действия пенициллиназы содержит клавулановую кислоту.


 Этому способствует усиление перистальтики респираторных бронхиол в совокупности с увеличением количества отделяемого бронхиальными железами слизистого секрета. А химический компонент мукалтина — натрия гидрокарбонат — также не остается безучастным свидетелем работы своего растительного коллеги и активно участвует в разжижении мокроты в повышении бронхиальной секреции.
Этому способствует усиление перистальтики респираторных бронхиол в совокупности с увеличением количества отделяемого бронхиальными железами слизистого секрета. А химический компонент мукалтина — натрия гидрокарбонат — также не остается безучастным свидетелем работы своего растительного коллеги и активно участвует в разжижении мокроты в повышении бронхиальной секреции. Для пациентов младшего возраста можно растворить таблетку в 100-150 мл теплой воды. Длительность приема мукалтина в среднем составляет 1-2 недели. Заповедью для пациентов, принимающих мукалтин и другие лекарственные средства, способствующие отхаркиванию, должен являться запрет на применение противокашлевых препаратов, подавляющих кашлевой центр продолговатого мозга (например, кодеинсодержащие средства): в противном случае будет подавляться удаление мокроты из дыхательных путей.
Для пациентов младшего возраста можно растворить таблетку в 100-150 мл теплой воды. Длительность приема мукалтина в среднем составляет 1-2 недели. Заповедью для пациентов, принимающих мукалтин и другие лекарственные средства, способствующие отхаркиванию, должен являться запрет на применение противокашлевых препаратов, подавляющих кашлевой центр продолговатого мозга (например, кодеинсодержащие средства): в противном случае будет подавляться удаление мокроты из дыхательных путей. Так что, пользуясь случаем, публикую эту полезную информацию.
Так что, пользуясь случаем, публикую эту полезную информацию. Продается в таблетках возле кассы 7-11, стоит около 10 бат. Также бывает в банках по 100 таблеток. Для детей в сиропах. Другие названия — Sara, Tylenol, Calpol.
Продается в таблетках возле кассы 7-11, стоит около 10 бат. Также бывает в банках по 100 таблеток. Для детей в сиропах. Другие названия — Sara, Tylenol, Calpol. А еще для профилактики простудных заболеваний, под носом мажу, если иду в общественное место, типа как оксолинка.
А еще для профилактики простудных заболеваний, под носом мажу, если иду в общественное место, типа как оксолинка. При ранах, ссадинах, чтобы не попала инфекция.
При ранах, ссадинах, чтобы не попала инфекция. Типа нашего Ибупрофена или Нурофена. Принимайте в случае болезненных менструаций.
Типа нашего Ибупрофена или Нурофена. Принимайте в случае болезненных менструаций.
 А самое главное, по сравнению с нашими лекарствами, все копейки стоит, даже с нынешним курсом рубля.
А самое главное, по сравнению с нашими лекарствами, все копейки стоит, даже с нынешним курсом рубля. Также добавьте средства от аллергии, от отравлений, средства для обработки ран, таблетки от укачивания. Подробнее о том, что из таблеток брать в Таиланд, читайте в статье: Аптечка в путешествие.
Также добавьте средства от аллергии, от отравлений, средства для обработки ран, таблетки от укачивания. Подробнее о том, что из таблеток брать в Таиланд, читайте в статье: Аптечка в путешествие.

 Помните, что простудные заболевания возникают из-за переохлаждения. Поэтому после того как вы или ребенок замерзли, не ждите первых симптомов заболевания, а воспользуйтесь разогревающим гелем Дыши. Он нормализует кровообращение, убивает вирусы и бактерии, снимает воспаление.
Помните, что простудные заболевания возникают из-за переохлаждения. Поэтому после того как вы или ребенок замерзли, не ждите первых симптомов заболевания, а воспользуйтесь разогревающим гелем Дыши. Он нормализует кровообращение, убивает вирусы и бактерии, снимает воспаление.


 При длительном применении (в больших дозах) — изъязвление слизистой оболочки желудочно-кишечного тракта, кровотечения (желудочно-кишечное, десневое, маточное, геморроидальное), нарушения зрения.
При длительном применении (в больших дозах) — изъязвление слизистой оболочки желудочно-кишечного тракта, кровотечения (желудочно-кишечное, десневое, маточное, геморроидальное), нарушения зрения.
 Возможны аллергические реакции.
Возможны аллергические реакции. Как и моя мама до меня, я снабдил полку на своей кухне двумя типами жаропонижающих лекарств и различными безрецептурными противоотечными средствами и лекарствами от кашля, чтобы я мог быстро действовать, когда мой сын заболел.
Как и моя мама до меня, я снабдил полку на своей кухне двумя типами жаропонижающих лекарств и различными безрецептурными противоотечными средствами и лекарствами от кашля, чтобы я мог быстро действовать, когда мой сын заболел. Текущие исследования показывают, что риски безрецептурных лекарств от простуды перевешивают пользу для детей в возрасте до шести лет и младше, и педиатры говорят, что многие родители из лучших побуждений без надобности лечат детей с лихорадкой.
Текущие исследования показывают, что риски безрецептурных лекарств от простуды перевешивают пользу для детей в возрасте до шести лет и младше, и педиатры говорят, что многие родители из лучших побуждений без надобности лечат детей с лихорадкой. «Фактически, это может быть хорошим признаком того, что иммунная система срабатывает».
«Фактически, это может быть хорошим признаком того, что иммунная система срабатывает». Ребенку, больному простудой, следует дать отдых, пить много жидкости и держать его подальше от других детей, чтобы не распространять простуду (удачи в этом, если у вас более одного ребенка).
Ребенку, больному простудой, следует дать отдых, пить много жидкости и держать его подальше от других детей, чтобы не распространять простуду (удачи в этом, если у вас более одного ребенка). Бенчик-Будро говорит. Но эти лекарства могут влиять на дыхание, частоту сердечных сокращений и артериальное давление ребенка, даже если их вводить в рекомендуемых дозах.
Бенчик-Будро говорит. Но эти лекарства могут влиять на дыхание, частоту сердечных сокращений и артериальное давление ребенка, даже если их вводить в рекомендуемых дозах.




















 Лекарство помогает больному не только уничтожить бактерию, но и избавиться от заложенности носа, отечности и гиперемии слизистой.
Лекарство помогает больному не только уничтожить бактерию, но и избавиться от заложенности носа, отечности и гиперемии слизистой. При лечении взрослых максимальное число впрыскиваний в день составляет 5 раз, а при борьбе с недугом у детей — не боле трех. В том случае, если спрей не приносит положительного эффекта при использовании в первые несколько суток, то рекомендуется сменить его на другой антибактериальный препарат.
При лечении взрослых максимальное число впрыскиваний в день составляет 5 раз, а при борьбе с недугом у детей — не боле трех. В том случае, если спрей не приносит положительного эффекта при использовании в первые несколько суток, то рекомендуется сменить его на другой антибактериальный препарат. В то же время применение Полидексы имеет некоторые ограничения, ведь в составе присутствует фенилэфрин, который не разрешается сочетать со средствами группы гуанетидина. Совместное их применение может еще больше усилить гипертензивный эффект, что вызывает еще большее ухудшение состояния пациента и становится причиной развития опасных осложнений.
В то же время применение Полидексы имеет некоторые ограничения, ведь в составе присутствует фенилэфрин, который не разрешается сочетать со средствами группы гуанетидина. Совместное их применение может еще больше усилить гипертензивный эффект, что вызывает еще большее ухудшение состояния пациента и становится причиной развития опасных осложнений. Применение Полидексы строго противопоказано в эти периоды, поскольку препарат может представлять угрозу для внутриутробного развития плода.
Применение Полидексы строго противопоказано в эти периоды, поскольку препарат может представлять угрозу для внутриутробного развития плода. Просмотров: 1898
Просмотров: 1898
 Передозировка может вызвать серьезные осложнения.
Передозировка может вызвать серьезные осложнения.
 В первые дни лечения неприятные симптомы могут даже усилиться. Если клинические проявления выражены неярко, можно сделать выбор в пользу этих препаратов.
В первые дни лечения неприятные симптомы могут даже усилиться. Если клинические проявления выражены неярко, можно сделать выбор в пользу этих препаратов.

 В общем, различия заключаются в четырех особенностях:
В общем, различия заключаются в четырех особенностях: Полидекса же, несмотря на свое антигистаминное действие, является комплексом антибиотиков и поэтому запрещена к применению у детей в возрасте до 2,5 лет. Маленьким деткам лучше применять Изофру, которую разрешено использовать для лечения осложнений вследствие насморка в возрасте от года. Тем не менее, действующее вещество Изофры, антибиотик фрамицетин, противопоказан беременным.
Полидекса же, несмотря на свое антигистаминное действие, является комплексом антибиотиков и поэтому запрещена к применению у детей в возрасте до 2,5 лет. Маленьким деткам лучше применять Изофру, которую разрешено использовать для лечения осложнений вследствие насморка в возрасте от года. Тем не менее, действующее вещество Изофры, антибиотик фрамицетин, противопоказан беременным. На самом деле, перегружать организм антибиотиками без явных показаний для этого не стоит, ведь со временем, когда действительно понадобиться их помощь, они могут не подействовать вследствие привыкания организма. Кроме того, частое применение антибиотика негативно влияет на иммунитет человека, поэтому лишнее усердие в этом случае ни к чему.
На самом деле, перегружать организм антибиотиками без явных показаний для этого не стоит, ведь со временем, когда действительно понадобиться их помощь, они могут не подействовать вследствие привыкания организма. Кроме того, частое применение антибиотика негативно влияет на иммунитет человека, поэтому лишнее усердие в этом случае ни к чему.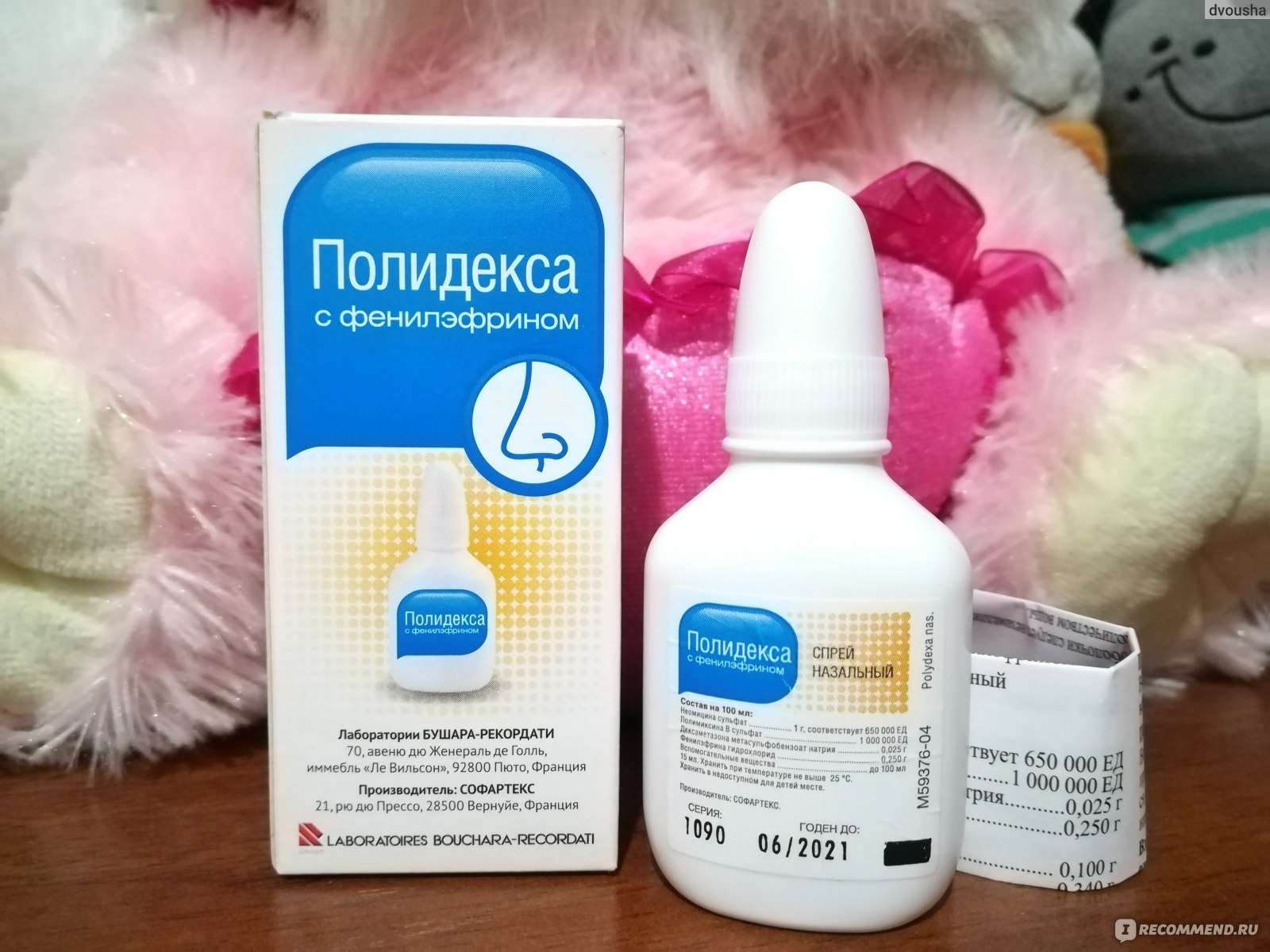 Для правильного использования Изофры же, после непосредственного очищения носа еще следует провести промывание морской водой. Это как нельзя лучше выводит излишки лекарства, оставшиеся с прошлого применения, не позволяет им накапливаться в полости носа и вызывать осложнений. Также перед введением Полидексы флакон следует некоторое время погреть в ладонях, для Изофры же достаточно просто взболтнуть лекарство перед впрыскиванием.
Для правильного использования Изофры же, после непосредственного очищения носа еще следует провести промывание морской водой. Это как нельзя лучше выводит излишки лекарства, оставшиеся с прошлого применения, не позволяет им накапливаться в полости носа и вызывать осложнений. Также перед введением Полидексы флакон следует некоторое время погреть в ладонях, для Изофры же достаточно просто взболтнуть лекарство перед впрыскиванием. Многочисленные отзывы свидетельствуют о том, что оба медикамента зарекомендовали себя хорошо, поэтому однозначно ответить какой лучше нельзя. В каждом конкретном случае подходит одно лекарство.
Многочисленные отзывы свидетельствуют о том, что оба медикамента зарекомендовали себя хорошо, поэтому однозначно ответить какой лучше нельзя. В каждом конкретном случае подходит одно лекарство. К примеру, «Изофра» или «Полидекса» — что лучше для лечения заболеваний носовой полости? Чтобы разобраться в этом, следует провести небольшой сравнительный анализ.
К примеру, «Изофра» или «Полидекса» — что лучше для лечения заболеваний носовой полости? Чтобы разобраться в этом, следует провести небольшой сравнительный анализ. «Изофра» обладает выраженным противомикробным свойством, назначается при бактериальной природе насморка, в случае, когда выделения из носа имеют неприятный запах и цвет. В частности она назначается:
«Изофра» обладает выраженным противомикробным свойством, назначается при бактериальной природе насморка, в случае, когда выделения из носа имеют неприятный запах и цвет. В частности она назначается:

 Этот препарат имеет минимум побочных действий и может помочь вылечить не осложненные заболевания в рекордные сроки. Во время лечения необходимо учесть такой важный аспект, как аллергия. Если малыш склонен к таким реакциям, лучше воспользоваться лекарством «Полидекса», но нужно руководствоваться возрастом ребенка.
Этот препарат имеет минимум побочных действий и может помочь вылечить не осложненные заболевания в рекордные сроки. Во время лечения необходимо учесть такой важный аспект, как аллергия. Если малыш склонен к таким реакциям, лучше воспользоваться лекарством «Полидекса», но нужно руководствоваться возрастом ребенка. В некоторых случаях наблюдались обширные кожные высыпания, проблемы с вестибулярным аппаратом, а также возможно нарушение слуха. Не стоит использовать эти препараты для лечения других заболеваний, поскольку оба они разработаны специально для избавления от конкретных недугов. Если наблюдаются побочные реакции, которые не учтены в инструкции по применению, необходимо сразу же исключить препарат из терапии и обратиться за помощью к врачу.
В некоторых случаях наблюдались обширные кожные высыпания, проблемы с вестибулярным аппаратом, а также возможно нарушение слуха. Не стоит использовать эти препараты для лечения других заболеваний, поскольку оба они разработаны специально для избавления от конкретных недугов. Если наблюдаются побочные реакции, которые не учтены в инструкции по применению, необходимо сразу же исключить препарат из терапии и обратиться за помощью к врачу. А если точнее, на рандомизированных контролируемых испытаниях (РКИ). Что это такое? Участники испытания делятся на две группы, одной из которых дают исследуемый препарат, а другой — плацебо. При сравнении результатов выявляется степень воздействия препарата. Такие исследования проводятся в течение нескольких лет.
А если точнее, на рандомизированных контролируемых испытаниях (РКИ). Что это такое? Участники испытания делятся на две группы, одной из которых дают исследуемый препарат, а другой — плацебо. При сравнении результатов выявляется степень воздействия препарата. Такие исследования проводятся в течение нескольких лет.
 Было доказано, что антибиотики в нос неэффективны из-за малой концентрации препарата, вводимого таким образом. Антибиотики помогут только в виде таблеток.
Было доказано, что антибиотики в нос неэффективны из-за малой концентрации препарата, вводимого таким образом. Антибиотики помогут только в виде таблеток. Впрочем, это не помешало активному продвижению препарата на российском рынке при непосредственном участии бывшего министра здравоохранения Татьяны Голиковой.
Впрочем, это не помешало активному продвижению препарата на российском рынке при непосредственном участии бывшего министра здравоохранения Татьяны Голиковой.
 Помните, что врач обязан выписывать препарат не по торговому названию, а по действующему веществу. Если же действующее вещество у вас вызывает сомнения, обратитесь к списку лекарственных препаратов ВОЗ или Формулярного комитета РАМН.
Помните, что врач обязан выписывать препарат не по торговому названию, а по действующему веществу. Если же действующее вещество у вас вызывает сомнения, обратитесь к списку лекарственных препаратов ВОЗ или Формулярного комитета РАМН. Есть еще одна тяжелая ситуация — туберкулез легких, который может начинаться как ОРВИ с небольшой температуры и кашля, но заподозрить туберкулез можно только если родители знают (и скажут врачу), что у ребенка был контакт с больным открытой формой туберкулеза. Поэтому, в странах с высокой распространенностью туберкулеза (а Россия относится к таким странам) важно проводить ребенку скрининг для выявления инфицирования микобактериями туберкулеза (проба Манту) и активного туберкулеза (диаскинтест).
Есть еще одна тяжелая ситуация — туберкулез легких, который может начинаться как ОРВИ с небольшой температуры и кашля, но заподозрить туберкулез можно только если родители знают (и скажут врачу), что у ребенка был контакт с больным открытой формой туберкулеза. Поэтому, в странах с высокой распространенностью туберкулеза (а Россия относится к таким странам) важно проводить ребенку скрининг для выявления инфицирования микобактериями туберкулеза (проба Манту) и активного туберкулеза (диаскинтест).  Все это лечится одинаково — питьем. Каких-то дополнительных мер не требует. В целом здоровым детям, которые не страдают хроническими заболеваниями легких, вроде муковисцидоза или бронхиальной астмы — давать лекарства не нужно, вирус проходит сам по себе.
Все это лечится одинаково — питьем. Каких-то дополнительных мер не требует. В целом здоровым детям, которые не страдают хроническими заболеваниями легких, вроде муковисцидоза или бронхиальной астмы — давать лекарства не нужно, вирус проходит сам по себе. Поэтому мы слышим иногда, как маленький ребенок хрипит, потом меняет положение и это проходит — так бывает у совершенно здорового младенца.
Поэтому мы слышим иногда, как маленький ребенок хрипит, потом меняет положение и это проходит — так бывает у совершенно здорового младенца. Доказано, что риновирусным заболеванием (вирусом, поражающим полость носа, вызывающим сильный насморк) здоровый ребенок может болеть до 8-10 раз за сезон — это связано с сильной изменчивостью вируса, а не с тем, что у ребенка якобы слабый иммунитет. Если у ребенка заложен нос или он чихает залпом по 20 раз подряд — тогда можно думать об аллергическом рините. А отдельно просто сопли — ни о какой проблеме не свидетельствуют, организм так защищается. При насморке стоит капать в нос солевой раствор (физраствор), чтобы сопли вытекли, нос задышал, слизистая увлажнилась. Если человек с заложенным носом не может есть или спать, можно покапать ему сосудосуживающие препараты. Но делать это нужно аккуратно, чтобы не получить передозировку. Передозировка сосудосуживающими каплями опасна, вызывает брадикардию, пониженную температуру, сонливость, угнетение центральной нервной системы и сердечной деятельности. Мы капаем их только когда ребенок не может спать или сосать грудь.
Доказано, что риновирусным заболеванием (вирусом, поражающим полость носа, вызывающим сильный насморк) здоровый ребенок может болеть до 8-10 раз за сезон — это связано с сильной изменчивостью вируса, а не с тем, что у ребенка якобы слабый иммунитет. Если у ребенка заложен нос или он чихает залпом по 20 раз подряд — тогда можно думать об аллергическом рините. А отдельно просто сопли — ни о какой проблеме не свидетельствуют, организм так защищается. При насморке стоит капать в нос солевой раствор (физраствор), чтобы сопли вытекли, нос задышал, слизистая увлажнилась. Если человек с заложенным носом не может есть или спать, можно покапать ему сосудосуживающие препараты. Но делать это нужно аккуратно, чтобы не получить передозировку. Передозировка сосудосуживающими каплями опасна, вызывает брадикардию, пониженную температуру, сонливость, угнетение центральной нервной системы и сердечной деятельности. Мы капаем их только когда ребенок не может спать или сосать грудь. Про колики нужно помнить, что, во-первых, это проблема временная, во-вторых, помочь чаще всего никак нельзя. Препаратов существует великое множество — Симетикон, Эспумизан, Боботик. Кто-то говорит: «Знаете, Эспумизан нам не помогает, а вот Боботик помог». Кто-то говорит наоборот — хотя действующее вещество в них одно и то же. И все это — средства с недоказанной эффективностью.
Про колики нужно помнить, что, во-первых, это проблема временная, во-вторых, помочь чаще всего никак нельзя. Препаратов существует великое множество — Симетикон, Эспумизан, Боботик. Кто-то говорит: «Знаете, Эспумизан нам не помогает, а вот Боботик помог». Кто-то говорит наоборот — хотя действующее вещество в них одно и то же. И все это — средства с недоказанной эффективностью. Так что это еще большой вопрос, связаны ли они только с проблемами с животом. Единственное, что действительно научно доказано — так это то, что чем больше нервничают родители, тем чаще колики у детей.
Так что это еще большой вопрос, связаны ли они только с проблемами с животом. Единственное, что действительно научно доказано — так это то, что чем больше нервничают родители, тем чаще колики у детей. Но любые сыпи с температурой — повод обязательно и незамедлительно показать ребенка врачу. В этом случае фотографии сыпи недостаточно — врачу для постановки диагноза необходимо осмотреть ребенка целиком, посмотреть слизистые рта и глотки. Кроме того, в любом случае, если какие-то элементы появились на коже ребенка и с каждым днем процесс распространяется — лучше показаться врачу.
Но любые сыпи с температурой — повод обязательно и незамедлительно показать ребенка врачу. В этом случае фотографии сыпи недостаточно — врачу для постановки диагноза необходимо осмотреть ребенка целиком, посмотреть слизистые рта и глотки. Кроме того, в любом случае, если какие-то элементы появились на коже ребенка и с каждым днем процесс распространяется — лучше показаться врачу.  В России эта вакцинация тоже проводится с 2011 года и исследование показали ее важность. Другое бельгийское исследование исследование связано с вакцинацией от гемофильной инфекции типа B, которая вызывает эпиглоттит, пневмонию, менингит и сепсис у маленьких детей. Исследование заняло больше 10 лет и тоже показало эффективность вакцинации, при которой этих заболеваний становится меньше из года в год.
В России эта вакцинация тоже проводится с 2011 года и исследование показали ее важность. Другое бельгийское исследование исследование связано с вакцинацией от гемофильной инфекции типа B, которая вызывает эпиглоттит, пневмонию, менингит и сепсис у маленьких детей. Исследование заняло больше 10 лет и тоже показало эффективность вакцинации, при которой этих заболеваний становится меньше из года в год. В поликлинике я обнаружила что существует огромное количество непонятных лекарств, спреев для горла, капель для носа, разных иммуномодуляторов, противовирусных средств — в вузе нам про них ничего не рассказывали, но все врачи вокруг их зачем-то назначают. Более того, я увидела, как в поликлиниках доктора прописывают детям разные эспумизаны и бактериофаги от дисбактериоза — хотя я помнила прекрасно из института, как наша преподаватель детской гастроэнтерологии говорила, что такого диагноза как дизбактериоз в международной классификации болезней нет.
В поликлинике я обнаружила что существует огромное количество непонятных лекарств, спреев для горла, капель для носа, разных иммуномодуляторов, противовирусных средств — в вузе нам про них ничего не рассказывали, но все врачи вокруг их зачем-то назначают. Более того, я увидела, как в поликлиниках доктора прописывают детям разные эспумизаны и бактериофаги от дисбактериоза — хотя я помнила прекрасно из института, как наша преподаватель детской гастроэнтерологии говорила, что такого диагноза как дизбактериоз в международной классификации болезней нет.
 >
>
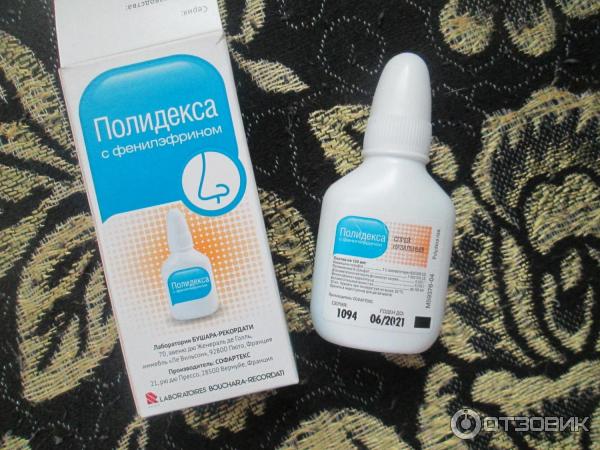 Особенностью гайморита у детей часто является стёртость симптоматики. Беспечные родители могут долго заниматься самолечением ОРВИ, пропустив присоединение гайморита.
Особенностью гайморита у детей часто является стёртость симптоматики. Беспечные родители могут долго заниматься самолечением ОРВИ, пропустив присоединение гайморита. Легкомысленные родители очень часто не придают значения появлению «соплей» у ребёнка, начинают применять средства народной медицины или симптоматическое лечение.
Легкомысленные родители очень часто не придают значения появлению «соплей» у ребёнка, начинают применять средства народной медицины или симптоматическое лечение.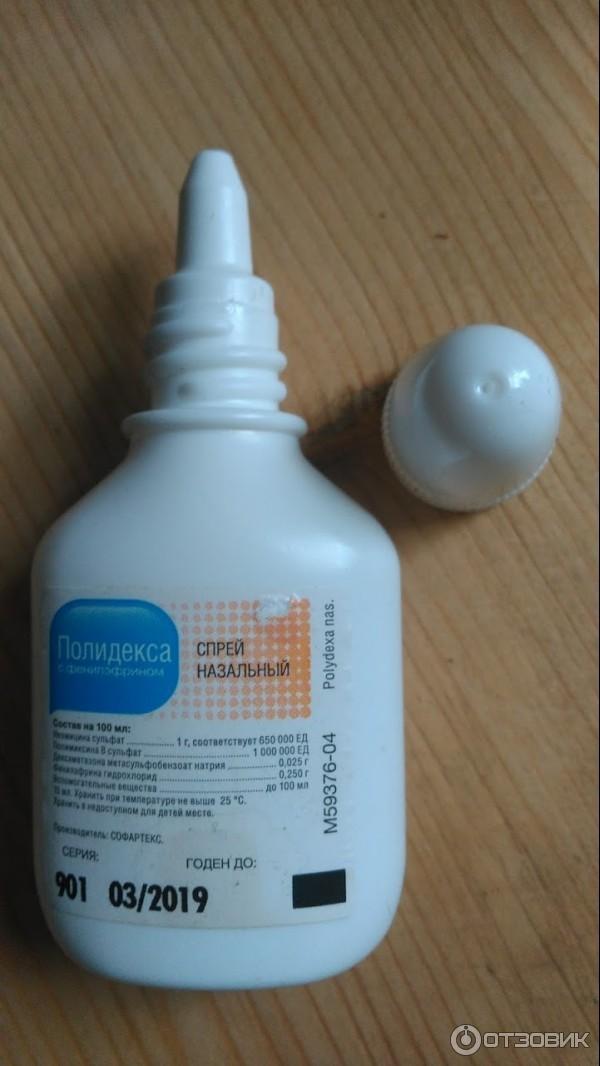


 PA, Исследовательский отдел — Аналитик по исследованиям * Isacco Brambilla Mediobanca — Banca di Credito Finanziario SpA, Исследовательский отдел — Аналитик по акциям * Джеймс Александр Стюарт Вэйн-Темпест Джеффрис, ООО, Исследовательский отдел — Старший аналитик по акциям * Jo Walton Crédit Suisse AG, Исследовательский отдел — MD * Кришна Чайтанья Арикатла Goldman Sachs Group Inc., Исследовательский отдел — аналитик-исследователь * Мартино Де Амброджи Equita SIM SpA, Исследовательский отдел — аналитик ======================= ================================================== ======= Презентация —————————————— ————————————— Оператор [1] ——— ————————————————— ———————- Добрый день.Это оператор конференц-связи Chorus Call. Добро пожаловать и благодарим вас за участие в телеконференции по результатам первого квартала Recordati 2020. (Инструкции оператора) На данном этапе я хотел бы передать конференцию г-же Марианне Тачке, директору по связям с инвесторами и корпоративным коммуникациям Recordati.
PA, Исследовательский отдел — Аналитик по исследованиям * Isacco Brambilla Mediobanca — Banca di Credito Finanziario SpA, Исследовательский отдел — Аналитик по акциям * Джеймс Александр Стюарт Вэйн-Темпест Джеффрис, ООО, Исследовательский отдел — Старший аналитик по акциям * Jo Walton Crédit Suisse AG, Исследовательский отдел — MD * Кришна Чайтанья Арикатла Goldman Sachs Group Inc., Исследовательский отдел — аналитик-исследователь * Мартино Де Амброджи Equita SIM SpA, Исследовательский отдел — аналитик ======================= ================================================== ======= Презентация —————————————— ————————————— Оператор [1] ——— ————————————————— ———————- Добрый день.Это оператор конференц-связи Chorus Call. Добро пожаловать и благодарим вас за участие в телеконференции по результатам первого квартала Recordati 2020. (Инструкции оператора) На данном этапе я хотел бы передать конференцию г-же Марианне Тачке, директору по связям с инвесторами и корпоративным коммуникациям Recordati. Пожалуйста, продолжайте, мадам. ————————————————— —————————— Марианна Тачке, Recordati Industria Chimica e Farmaceutica SpA, директор по связям с общественностью и корпоративным коммуникациям [2] — ————————————————— —————————— Добрый день или доброе утро всем.И спасибо за участие в конференц-звонке Recordati сегодня. Наш генеральный директор Андреа Рекордати; а наш финансовый директор Луиджи Ла Корте представит и прокомментирует наши результаты за первый квартал 2020 года. Чтобы лучше понять эту презентацию, воспользуйтесь набором слайдов, доступных на нашем веб-сайте www.recordati.com в разделе для инвесторов и на вкладке «Презентации». В конце презентации мы ответим на любые ваши вопросы. Андреа, пожалуйста. Спасибо. ————————————————— —————————— Андреа Рекордати, Recordati Industria Chimica e Farmaceutica S.П.А. — Генеральный директор и директор [3] ——————————————- ————————————- Ладно.
Пожалуйста, продолжайте, мадам. ————————————————— —————————— Марианна Тачке, Recordati Industria Chimica e Farmaceutica SpA, директор по связям с общественностью и корпоративным коммуникациям [2] — ————————————————— —————————— Добрый день или доброе утро всем.И спасибо за участие в конференц-звонке Recordati сегодня. Наш генеральный директор Андреа Рекордати; а наш финансовый директор Луиджи Ла Корте представит и прокомментирует наши результаты за первый квартал 2020 года. Чтобы лучше понять эту презентацию, воспользуйтесь набором слайдов, доступных на нашем веб-сайте www.recordati.com в разделе для инвесторов и на вкладке «Презентации». В конце презентации мы ответим на любые ваши вопросы. Андреа, пожалуйста. Спасибо. ————————————————— —————————— Андреа Рекордати, Recordati Industria Chimica e Farmaceutica S.П.А. — Генеральный директор и директор [3] ——————————————- ————————————- Ладно. Добрый день, дамы и господа. И добро пожаловать на нашу телеконференцию по результатам первого квартала. Итак, если вы обратитесь к слайду 2 презентации, который явно представляет собой слайд с заголовком, посвященным основным моментам за первый квартал 2020 года. Как вы знаете, в первом квартале 2020 года началась пандемия COVID-19 во всех географических регионах, в которых работает группа. Как мы все знаем, были введены ограничения на передвижение людей, транспорт, производство, торговлю, большинство из которых все еще действует.Я могу подтвердить, что в Recordati была исключительная организационная способность справляться с последствиями непредсказуемого кризиса. Несмотря на неотложную медицинскую помощь и ограничения, введенные во всех странах, финансовые результаты, полученные в первом квартале, очень положительны и подтвердили продолжающийся рост группы. Выручка значительно выросла, но позвольте мне напомнить вам, что они включают эффект накопления запасов в размере 20 миллионов евро, который, как мы ожидаем, приведет к сокращению запасов во втором квартале.
Добрый день, дамы и господа. И добро пожаловать на нашу телеконференцию по результатам первого квартала. Итак, если вы обратитесь к слайду 2 презентации, который явно представляет собой слайд с заголовком, посвященным основным моментам за первый квартал 2020 года. Как вы знаете, в первом квартале 2020 года началась пандемия COVID-19 во всех географических регионах, в которых работает группа. Как мы все знаем, были введены ограничения на передвижение людей, транспорт, производство, торговлю, большинство из которых все еще действует.Я могу подтвердить, что в Recordati была исключительная организационная способность справляться с последствиями непредсказуемого кризиса. Несмотря на неотложную медицинскую помощь и ограничения, введенные во всех странах, финансовые результаты, полученные в первом квартале, очень положительны и подтвердили продолжающийся рост группы. Выручка значительно выросла, но позвольте мне напомнить вам, что они включают эффект накопления запасов в размере 20 миллионов евро, который, как мы ожидаем, приведет к сокращению запасов во втором квартале. Кроме того, эти доходы включают 14,7 млн евро выручки от продаж Signifor. EBITDA, которая не включает 2 миллиона евро единовременных расходов, связанных с чрезвычайной ситуацией с COVID-19, в основном пожертвования больницам в наиболее пострадавших районах, составляет 172,9 миллиона евро или 40,3% от продаж, увеличившись по сравнению с предыдущим годом — по сравнению с предыдущим годом на 20,1%. Чистая прибыль также выросла более чем на 20%, причем оба показателя рентабельности привели к повышению финансовой маржи. Скорректированная чистая прибыль, которая представляет собой чистую прибыль без учета амортизации и обесценения нематериальных активов, за исключением программного обеспечения и гудвила, а также разовых статей без налоговых эффектов, составляет 125 евро.2 млн или 29,2% продаж при росте по сравнению с предыдущим годом на 23,5%. Луиджи коснется и предоставит дополнительную информацию об этой дополнительной мере, которую мы ввели во время презентации. Чистый долг на конец марта составляет 880,8 миллиона евро по сравнению с чистым долгом в 902,7 миллиона евро на 31 декабря 2019 года.
Кроме того, эти доходы включают 14,7 млн евро выручки от продаж Signifor. EBITDA, которая не включает 2 миллиона евро единовременных расходов, связанных с чрезвычайной ситуацией с COVID-19, в основном пожертвования больницам в наиболее пострадавших районах, составляет 172,9 миллиона евро или 40,3% от продаж, увеличившись по сравнению с предыдущим годом — по сравнению с предыдущим годом на 20,1%. Чистая прибыль также выросла более чем на 20%, причем оба показателя рентабельности привели к повышению финансовой маржи. Скорректированная чистая прибыль, которая представляет собой чистую прибыль без учета амортизации и обесценения нематериальных активов, за исключением программного обеспечения и гудвила, а также разовых статей без налоговых эффектов, составляет 125 евро.2 млн или 29,2% продаж при росте по сравнению с предыдущим годом на 23,5%. Луиджи коснется и предоставит дополнительную информацию об этой дополнительной мере, которую мы ввели во время презентации. Чистый долг на конец марта составляет 880,8 миллиона евро по сравнению с чистым долгом в 902,7 миллиона евро на 31 декабря 2019 года. В течение этого периода после европейского одобрения Isturisa компании Novartis было выплачено 20 миллионов евро и собственные акции. были, конечно, куплены на общую сумму 44 миллиона евро за вычетом одноразовых принадлежностей — выбытия опционов на акции.Мы также очень рады получить раннее одобрение Isturisa как в Европе, так и в США, и я буду обсуждать планирование запуска далее в презентации. Вы можете перейти к слайду 3 презентации. Еще несколько слов о том, как Recordati справляется с этим беспрецедентным кризисом. Очевидно, что основной целью группы была защита наших сотрудников и обеспечение непрерывности поставок и распространения нашей продукции. Как вы все знаете, что касается фармацевтической промышленности, операции были разрешены, чтобы обеспечить доступность лекарств для пациентов.Выполняя глобальные меры, необходимые для обеспечения здоровья и безопасности своих сотрудников, Recordati не прерывала свою производственную и дистрибьюторскую деятельность и приняла все необходимые меры, чтобы гарантировать постоянное наличие на рынке своей продукции.
В течение этого периода после европейского одобрения Isturisa компании Novartis было выплачено 20 миллионов евро и собственные акции. были, конечно, куплены на общую сумму 44 миллиона евро за вычетом одноразовых принадлежностей — выбытия опционов на акции.Мы также очень рады получить раннее одобрение Isturisa как в Европе, так и в США, и я буду обсуждать планирование запуска далее в презентации. Вы можете перейти к слайду 3 презентации. Еще несколько слов о том, как Recordati справляется с этим беспрецедентным кризисом. Очевидно, что основной целью группы была защита наших сотрудников и обеспечение непрерывности поставок и распространения нашей продукции. Как вы все знаете, что касается фармацевтической промышленности, операции были разрешены, чтобы обеспечить доступность лекарств для пациентов.Выполняя глобальные меры, необходимые для обеспечения здоровья и безопасности своих сотрудников, Recordati не прерывала свою производственную и дистрибьюторскую деятельность и приняла все необходимые меры, чтобы гарантировать постоянное наличие на рынке своей продукции. Пользуясь случаем, искренне желаю — действительно искренне хочу поблагодарить всех сотрудников группы за огромные усилия и отличную работу, проделанную в этой сложной ситуации. Особенно в регионе Ломбардия, который, как вы знаете, был одним из наиболее сильно пострадавших районов Европы от пандемии COVID.Профессионализм, целеустремленность и чувство ответственности, в частности, наших сотрудников по сбыту продукции, позволили нашей деятельности продолжаться наилучшим образом, обеспечивая непрерывную доступность наших продуктов, многие из которых предназначены для лечения тяжелых хронических заболеваний. Мы гордимся вкладом, который мы смогли внести в эту чрезвычайную ситуацию, а также пожертвованиями, которые мы сделали для поддержки медицинских учреждений, которые неустанно и мужественно борются с эпидемией COVID-19 в наиболее пострадавших районах.Чтобы подробнее рассказать об этом, посмотрев на слайд, когда речь идет о безопасной среде для наших сотрудников, мы приняли меры для защиты, разумеется, отдельных лиц и предотвращения распространения инфекции на наших объектах.
Пользуясь случаем, искренне желаю — действительно искренне хочу поблагодарить всех сотрудников группы за огромные усилия и отличную работу, проделанную в этой сложной ситуации. Особенно в регионе Ломбардия, который, как вы знаете, был одним из наиболее сильно пострадавших районов Европы от пандемии COVID.Профессионализм, целеустремленность и чувство ответственности, в частности, наших сотрудников по сбыту продукции, позволили нашей деятельности продолжаться наилучшим образом, обеспечивая непрерывную доступность наших продуктов, многие из которых предназначены для лечения тяжелых хронических заболеваний. Мы гордимся вкладом, который мы смогли внести в эту чрезвычайную ситуацию, а также пожертвованиями, которые мы сделали для поддержки медицинских учреждений, которые неустанно и мужественно борются с эпидемией COVID-19 в наиболее пострадавших районах.Чтобы подробнее рассказать об этом, посмотрев на слайд, когда речь идет о безопасной среде для наших сотрудников, мы приняли меры для защиты, разумеется, отдельных лиц и предотвращения распространения инфекции на наших объектах. Очевидно, весь персонал, который мог работать из дома, остался дома и работал из дома. И я могу подтвердить, что организация очень хорошо отреагировала, как я уже упоминал ранее. И люди действительно работают. На всех заводах-производителях были внедрены новые рабочие модели для поддержки мер по удалению.Например, пересмотр рабочего времени и перераспределение персонала на наших объектах в Турции, Италии и Тунисе; двухсменная модель во Франции в нашем центре лечения редких заболеваний в Нантере и введение смен по выходным в нашем специализированном учреждении первичной медико-санитарной помощи во Франции в Монлюсоне и в нашем учреждении в Испании. Что касается цепочки поставок и непрерывности для всех наших предприятий на всех рынках. Мы ввели альтернативный поток поставок исходных материалов и промежуточных продуктов для питания заводов Recordati по производству API, как для собственных, так и для торговых портфелей, а также настроили управление запасами как для API, так и для готовых лекарственных форм.
Очевидно, весь персонал, который мог работать из дома, остался дома и работал из дома. И я могу подтвердить, что организация очень хорошо отреагировала, как я уже упоминал ранее. И люди действительно работают. На всех заводах-производителях были внедрены новые рабочие модели для поддержки мер по удалению.Например, пересмотр рабочего времени и перераспределение персонала на наших объектах в Турции, Италии и Тунисе; двухсменная модель во Франции в нашем центре лечения редких заболеваний в Нантере и введение смен по выходным в нашем специализированном учреждении первичной медико-санитарной помощи во Франции в Монлюсоне и в нашем учреждении в Испании. Что касается цепочки поставок и непрерывности для всех наших предприятий на всех рынках. Мы ввели альтернативный поток поставок исходных материалов и промежуточных продуктов для питания заводов Recordati по производству API, как для собственных, так и для торговых портфелей, а также настроили управление запасами как для API, так и для готовых лекарственных форм. Мы ввели делокализацию запасов готовых лекарственных форм в разных странах, создав больше центров, альтернативные потоки поставок FDF, пересмотр программ планирования и производства для FDF, как в Recordati, так и на наших заводах CMO, а также альтернативные модели логистики и распределения. Переходя к слайду 4. Я хотел бы сказать несколько слов о Сигнифоре, прежде чем перейти к Луиджи, который расскажет вам о результатах за первый квартал. Таким образом, мы очень довольны показателями Signifor в первом квартале, с предполагаемым ростом продаж на 6% по сравнению с 2019 годом на сопоставимой рыночной основе, особенно с учетом текущей ситуации и того факта, что мы только начинаем продвигать сам продукт в U.S., в то время как передача регистрационных свидетельств в Европе еще не завершена. Что, вероятно, наиболее интересно для всех вас и, конечно же, для нас, так это запуск Isturisa. Запуск в США идет по плану и намечен на июнь, июль, а в ЕС — с третьего квартала 2020 года. Мы решили не откладывать запуск в интересах пациентов.
Мы ввели делокализацию запасов готовых лекарственных форм в разных странах, создав больше центров, альтернативные потоки поставок FDF, пересмотр программ планирования и производства для FDF, как в Recordati, так и на наших заводах CMO, а также альтернативные модели логистики и распределения. Переходя к слайду 4. Я хотел бы сказать несколько слов о Сигнифоре, прежде чем перейти к Луиджи, который расскажет вам о результатах за первый квартал. Таким образом, мы очень довольны показателями Signifor в первом квартале, с предполагаемым ростом продаж на 6% по сравнению с 2019 годом на сопоставимой рыночной основе, особенно с учетом текущей ситуации и того факта, что мы только начинаем продвигать сам продукт в U.S., в то время как передача регистрационных свидетельств в Европе еще не завершена. Что, вероятно, наиболее интересно для всех вас и, конечно же, для нас, так это запуск Isturisa. Запуск в США идет по плану и намечен на июнь, июль, а в ЕС — с третьего квартала 2020 года. Мы решили не откладывать запуск в интересах пациентов. Мы осознаем ценность этого нового варианта лечения для пациентов, страдающих болезнью Кушинга, и стремимся сделать его доступным как можно скорее.Запуск мероприятий, которые раньше можно было бы осуществить, активно присутствуя на медицинских конгрессах и посещая ключевых лидеров мнений и специалистов, в настоящее время, конечно, невозможно. Учитывая текущую среду COVID-19, к которой мы все приспосабливаемся, мы инвестировали в набор инструментов и технологическую инфраструктуру, которая позволяет нам проводить удаленную детализацию и проводить виртуальные конференции по данным с поставщиками медицинских услуг. Несмотря на сложную ситуацию, наша организация стремится реализовать план запуска как можно более эффективно.Так что, пожалуйста, перейдите к слайду 5. А сейчас я передаю слово Луиджи, который подробно расскажет вам о результатах за первый квартал. Спасибо. ————————————————— —————————— Луиджи Феличе Ла Корте, Recordati Industria Chimica e Farmaceutica SpA — финансовый директор группы [4] — ————————————————— ————————— Так что спасибо, Андреа.
Мы осознаем ценность этого нового варианта лечения для пациентов, страдающих болезнью Кушинга, и стремимся сделать его доступным как можно скорее.Запуск мероприятий, которые раньше можно было бы осуществить, активно присутствуя на медицинских конгрессах и посещая ключевых лидеров мнений и специалистов, в настоящее время, конечно, невозможно. Учитывая текущую среду COVID-19, к которой мы все приспосабливаемся, мы инвестировали в набор инструментов и технологическую инфраструктуру, которая позволяет нам проводить удаленную детализацию и проводить виртуальные конференции по данным с поставщиками медицинских услуг. Несмотря на сложную ситуацию, наша организация стремится реализовать план запуска как можно более эффективно.Так что, пожалуйста, перейдите к слайду 5. А сейчас я передаю слово Луиджи, который подробно расскажет вам о результатах за первый квартал. Спасибо. ————————————————— —————————— Луиджи Феличе Ла Корте, Recordati Industria Chimica e Farmaceutica SpA — финансовый директор группы [4] — ————————————————— ————————— Так что спасибо, Андреа. Добрый день и доброе утро всем. Я рад возможности прокомментировать явно сильные результаты за первый квартал.Польщен, как было подчеркнуто, по нашим оценкам, эффектом накопления запасов в размере 20 миллионов евро перед началом кризиса COVID. Проходя презентацию, я не собираюсь разбирать ее по продукту или рынку. Но я скажу, что это в первую очередь повлияло на наш специализированный бизнес и бизнес первичной медицинской помощи, в частности, в Западной Европе, Центральной и Восточной Европе. Бизнес по редким заболеваниям пострадал незначительно. Итак, с учетом сказанного, начнем с продаж по продуктам. Таким образом, корпоративные продукты, продукты, которые продаются более чем на одном рынке, продолжали расти и теперь составляют почти 70% от общего дохода.Наша франшиза на лерканидипин продолжала успешно расти. Модель выросла на 8,7% за квартал за счет Германии, Польши, Турции и стран Бенилюкса. Комбинированный продукт с эналаприлом также продолжил траекторию роста, начавшуюся еще в конце 2019 года.
Добрый день и доброе утро всем. Я рад возможности прокомментировать явно сильные результаты за первый квартал.Польщен, как было подчеркнуто, по нашим оценкам, эффектом накопления запасов в размере 20 миллионов евро перед началом кризиса COVID. Проходя презентацию, я не собираюсь разбирать ее по продукту или рынку. Но я скажу, что это в первую очередь повлияло на наш специализированный бизнес и бизнес первичной медицинской помощи, в частности, в Западной Европе, Центральной и Восточной Европе. Бизнес по редким заболеваниям пострадал незначительно. Итак, с учетом сказанного, начнем с продаж по продуктам. Таким образом, корпоративные продукты, продукты, которые продаются более чем на одном рынке, продолжали расти и теперь составляют почти 70% от общего дохода.Наша франшиза на лерканидипин продолжала успешно расти. Модель выросла на 8,7% за квартал за счет Германии, Польши, Турции и стран Бенилюкса. Комбинированный продукт с эналаприлом также продолжил траекторию роста, начавшуюся еще в конце 2019 года. Урорек или силодозин столкнулись — начали сталкиваться с конкуренцией с дженериками в первом квартале, как и ожидалось. Дженерики вышли на рынок в течение квартала, и теперь у нас есть больше множественных дженериков на всех основных европейских рынках с ожидаемым снижением цен, которое варьируется от 25% до 40%, в зависимости от страны.Но до сих пор наша стратегия по поддержке продуктов в момент потери эксклюзивности успешно поддерживала объем и сдерживала уровень эрозии в первые 2 месяца. Очевидно, мы ожидаем, что они продолжатся в ближайшие месяцы. Питавастатин продолжал хорошо расти благодаря сильному росту в России и Турции, но также продолжал расти в Испании, Португалии и Греции. У нас был исключительно хороший квартал по нашей франшизе метопролола, чему способствовали как рынки, на которых мы наладили операции по продвижению продуктов напрямую в течение 2019 года, так и рост в Германии и Польше, рост, который частично также выигрывал от некоторого временного дефицита. дженериков на некоторых рынках.
Урорек или силодозин столкнулись — начали сталкиваться с конкуренцией с дженериками в первом квартале, как и ожидалось. Дженерики вышли на рынок в течение квартала, и теперь у нас есть больше множественных дженериков на всех основных европейских рынках с ожидаемым снижением цен, которое варьируется от 25% до 40%, в зависимости от страны.Но до сих пор наша стратегия по поддержке продуктов в момент потери эксклюзивности успешно поддерживала объем и сдерживала уровень эрозии в первые 2 месяца. Очевидно, мы ожидаем, что они продолжатся в ближайшие месяцы. Питавастатин продолжал хорошо расти благодаря сильному росту в России и Турции, но также продолжал расти в Испании, Португалии и Греции. У нас был исключительно хороший квартал по нашей франшизе метопролола, чему способствовали как рынки, на которых мы наладили операции по продвижению продуктов напрямую в течение 2019 года, так и рост в Германии и Польше, рост, который частично также выигрывал от некоторого временного дефицита. дженериков на некоторых рынках. Рост других корпоративных продуктов на 15% был довольно широким, особенно за счет нашего портфеля сезонных гриппа и аллергии, Isofra и Polydexa в России и Украине, Hexaspray во Франции. Но также значительный рост продаж Прокто-Гливенола и Реагилы, который вырос более чем на 60% по сравнению с первым кварталом прошлого года. Препараты от редких заболеваний подорожали почти на 38%. Очевидно, что Signifor и Signifor LAR внесли значительный вклад в это — 14,7 млн евро за квартал. Juxtapid и Ledaga также внесли примерно по 2 миллиона евро каждый за квартал.Но помимо этого, мы также увидели хороший рост от Carbaglu и Cystadane в США и Cystadrops в Европе, наряду с продолжающимся ростом на некоторых наших международных рынках. Как вы увидите на странице 6, доля бизнеса, связанная с редкими заболеваниями и безрецептурными препаратами, продолжала расти, и теперь на редкие заболевания приходится 18% от общей чистой выручки. И портфели местных продуктов, они по-прежнему важны, но ниже 16%. Переходим к слайду 7 и смотрим на доходы по географическим регионам.
Рост других корпоративных продуктов на 15% был довольно широким, особенно за счет нашего портфеля сезонных гриппа и аллергии, Isofra и Polydexa в России и Украине, Hexaspray во Франции. Но также значительный рост продаж Прокто-Гливенола и Реагилы, который вырос более чем на 60% по сравнению с первым кварталом прошлого года. Препараты от редких заболеваний подорожали почти на 38%. Очевидно, что Signifor и Signifor LAR внесли значительный вклад в это — 14,7 млн евро за квартал. Juxtapid и Ledaga также внесли примерно по 2 миллиона евро каждый за квартал.Но помимо этого, мы также увидели хороший рост от Carbaglu и Cystadane в США и Cystadrops в Европе, наряду с продолжающимся ростом на некоторых наших международных рынках. Как вы увидите на странице 6, доля бизнеса, связанная с редкими заболеваниями и безрецептурными препаратами, продолжала расти, и теперь на редкие заболевания приходится 18% от общей чистой выручки. И портфели местных продуктов, они по-прежнему важны, но ниже 16%. Переходим к слайду 7 и смотрим на доходы по географическим регионам. Опять же, очень широкомасштабный рост, при котором несколько рынков уже получили хороший старт в январе и феврале, и, очевидно, рост еще больше усилился в марте за счет движения акций.Единственный выброс на слайде, если хотите, — это Италия с ростом минус 2%. Это обусловлено множеством факторов. Как вы помните, Италия столкнулась с поступлением дженериков и снижением цен на пантопразол и ловастатин во второй половине 2019 года и, очевидно, имеет значительный бизнес в области силодозина, который в этом квартале столкнулся с выходом дженериков. Италия также является единственным рынком в сфере специализированной и первичной медико-санитарной помощи, где эффект от запасов в конце квартала был менее выражен. И на самом деле, по нашим оценкам, он близок к нулю, учитывая, что кризис разразился раньше, и мы видели, что заготовка запасов уже проводилась в феврале и была прекращена в марте.Выручка во Франции выросла на 8,9% за счет значительного роста продаж метадона, гексаспрея и гинкора, а также, очевидно, значительный вклад в производство редких заболеваний и сигнифор.
Опять же, очень широкомасштабный рост, при котором несколько рынков уже получили хороший старт в январе и феврале, и, очевидно, рост еще больше усилился в марте за счет движения акций.Единственный выброс на слайде, если хотите, — это Италия с ростом минус 2%. Это обусловлено множеством факторов. Как вы помните, Италия столкнулась с поступлением дженериков и снижением цен на пантопразол и ловастатин во второй половине 2019 года и, очевидно, имеет значительный бизнес в области силодозина, который в этом квартале столкнулся с выходом дженериков. Италия также является единственным рынком в сфере специализированной и первичной медико-санитарной помощи, где эффект от запасов в конце квартала был менее выражен. И на самом деле, по нашим оценкам, он близок к нулю, учитывая, что кризис разразился раньше, и мы видели, что заготовка запасов уже проводилась в феврале и была прекращена в марте.Выручка во Франции выросла на 8,9% за счет значительного роста продаж метадона, гексаспрея и гинкора, а также, очевидно, значительный вклад в производство редких заболеваний и сигнифор. В Турции рост составил 25%, что отражает влияние валютных курсов, близких к 12% за квартал. Рост был обусловлен общим портфелем, но, очевидно, особенно сильным он был по ведущим продуктам на рынке, Mictonorm, Cabral и Livazo. Так же было и в Турции, хотя влияние COVID в этом квартале было менее выраженным, в преддверии ожидаемого роста цен в этом квартале наблюдался небольшой запас.И мы действительно ожидаем, что в результате в Турции в ближайшие месяцы рост несколько замедлится. Испания и Португалия росли вместе с ростом, чему способствовали Livazo и Reagila, которые были запущены на обоих рынках в конце 2019 года. И снова вклад Signifor. Другие рынки Центральной и Восточной Европы и другие рынки Западной Европы росли исключительно хорошо. Благодаря метопрололу, особенно на тех рынках, где, как я сказал ранее, мы начали создавать организацию прямых продаж, а также благодаря постоянному росту Procto-Glyvenol, Reagila и Zanidip.А также, опять же, вклад редких болезней, которые почти вдвое увеличили продажи на рынках Центральной и Восточной Европы.
В Турции рост составил 25%, что отражает влияние валютных курсов, близких к 12% за квартал. Рост был обусловлен общим портфелем, но, очевидно, особенно сильным он был по ведущим продуктам на рынке, Mictonorm, Cabral и Livazo. Так же было и в Турции, хотя влияние COVID в этом квартале было менее выраженным, в преддверии ожидаемого роста цен в этом квартале наблюдался небольшой запас.И мы действительно ожидаем, что в результате в Турции в ближайшие месяцы рост несколько замедлится. Испания и Португалия росли вместе с ростом, чему способствовали Livazo и Reagila, которые были запущены на обоих рынках в конце 2019 года. И снова вклад Signifor. Другие рынки Центральной и Восточной Европы и другие рынки Западной Европы росли исключительно хорошо. Благодаря метопрололу, особенно на тех рынках, где, как я сказал ранее, мы начали создавать организацию прямых продаж, а также благодаря постоянному росту Procto-Glyvenol, Reagila и Zanidip.А также, опять же, вклад редких болезней, которые почти вдвое увеличили продажи на рынках Центральной и Восточной Европы. В Северной Африке рост составил 5,4%, за счет роста нашего бизнеса в Тунисе, который растет двузначными числами, там рост составляет 10%. Другой рост международных продаж на 4,4% действительно отражает рост нашего бизнеса по продаже редких заболеваний на международных рынках, особенно в Колумбии и Японии, в дополнение к дополнительной выручке от Signifor за квартал. Таким образом, в целом, первый квартал является сильным с точки зрения выручки.Благодаря удачному началу года, усиленному в марте, и, очевидно, ожиданиям, что это также будет означать несколько более мягкий I квартал для адаптации разматывания запасов, и поскольку мы сталкиваемся с более сильным встречным ветром с точки зрения валютных курсов, особенно по турецкой лире и рубль. На слайде 8 — географическая структура доходов. Картина практически не изменилась. Единственное, что я здесь как бы подчеркну, это тот факт, что действительно диверсифицированное присутствие группы было ключевым преимуществом, поскольку мы пережили этот неспокойный период, когда группа не слишком полагалась на какую-либо географию.
В Северной Африке рост составил 5,4%, за счет роста нашего бизнеса в Тунисе, который растет двузначными числами, там рост составляет 10%. Другой рост международных продаж на 4,4% действительно отражает рост нашего бизнеса по продаже редких заболеваний на международных рынках, особенно в Колумбии и Японии, в дополнение к дополнительной выручке от Signifor за квартал. Таким образом, в целом, первый квартал является сильным с точки зрения выручки.Благодаря удачному началу года, усиленному в марте, и, очевидно, ожиданиям, что это также будет означать несколько более мягкий I квартал для адаптации разматывания запасов, и поскольку мы сталкиваемся с более сильным встречным ветром с точки зрения валютных курсов, особенно по турецкой лире и рубль. На слайде 8 — географическая структура доходов. Картина практически не изменилась. Единственное, что я здесь как бы подчеркну, это тот факт, что действительно диверсифицированное присутствие группы было ключевым преимуществом, поскольку мы пережили этот неспокойный период, когда группа не слишком полагалась на какую-либо географию. Переключитесь на слайд 9 и посмотрите на другие строки прибылей и убытков. Помимо 12% роста выручки, мы также, очевидно, увидели значительный рост базовой прибыли. Рентабельность валовой прибыли выросла до 70,8%, что действительно было обусловлено сочетанием и дополнительным вкладом портфеля редких заболеваний. Коммерческие и административные расходы в размере 27,6% от продаж составляют 23,3% от продаж коммерческих расходов и 4,3% от продаж общих и административных расходов. Увеличение — однозначное увеличение по сравнению с прошлым годом, действительно вызванное дополнительными инвестициями и ресурсами, которые мы вложили во вторую половину 2019 года для обновления наших ресурсов и возможностей, чтобы максимизировать возможности нашей эндокринологической франшизы и, очевидно, начать отражать , также стоило подготовить к запуску Истуриса в U.S., частично компенсируется отсрочкой деятельности по оказанию первичной специализированной помощи с марта на более позднюю часть года, опять же из-за сбоя.
Переключитесь на слайд 9 и посмотрите на другие строки прибылей и убытков. Помимо 12% роста выручки, мы также, очевидно, увидели значительный рост базовой прибыли. Рентабельность валовой прибыли выросла до 70,8%, что действительно было обусловлено сочетанием и дополнительным вкладом портфеля редких заболеваний. Коммерческие и административные расходы в размере 27,6% от продаж составляют 23,3% от продаж коммерческих расходов и 4,3% от продаж общих и административных расходов. Увеличение — однозначное увеличение по сравнению с прошлым годом, действительно вызванное дополнительными инвестициями и ресурсами, которые мы вложили во вторую половину 2019 года для обновления наших ресурсов и возможностей, чтобы максимизировать возможности нашей эндокринологической франшизы и, очевидно, начать отражать , также стоило подготовить к запуску Истуриса в U.S., частично компенсируется отсрочкой деятельности по оказанию первичной специализированной помощи с марта на более позднюю часть года, опять же из-за сбоя. Расходы на исследования и разработки растут до 8,1% от выручки, что действительно отражает как увеличение амортизационных отчислений, связанных с приобретениями, которые мы сделали в прошлом году, так и первоначальные затраты на клинические испытания Signifor и Isturisa, которые мы унаследовали от Novartis. Другие расходы в размере 2,1 миллиона евро на самом деле являются единовременными расходами, понесенными в результате кризиса COVID-19, в основном — и фактически большая часть этих расходов — это пожертвования, которые группа решила внести, чтобы помочь этим больницам в наиболее пораженные участки.Мы ожидаем, что общая сумма, скажем, единовременных затрат, вызванных COVID за полный год, будет в диапазоне от 6 до 8 миллионов евро, и, опять же, в основном это 5 миллионов евро пожертвований, которые мы перечислили. делать. В результате операционная прибыль составила 148,4 млн евро, что на 17,8% больше, чем в 2019 году или на 34,6%. EBITDA составляет 172,9 млн евро, что на 40,3% от продаж или на 20% больше, чем в прошлом году.
Расходы на исследования и разработки растут до 8,1% от выручки, что действительно отражает как увеличение амортизационных отчислений, связанных с приобретениями, которые мы сделали в прошлом году, так и первоначальные затраты на клинические испытания Signifor и Isturisa, которые мы унаследовали от Novartis. Другие расходы в размере 2,1 миллиона евро на самом деле являются единовременными расходами, понесенными в результате кризиса COVID-19, в основном — и фактически большая часть этих расходов — это пожертвования, которые группа решила внести, чтобы помочь этим больницам в наиболее пораженные участки.Мы ожидаем, что общая сумма, скажем, единовременных затрат, вызванных COVID за полный год, будет в диапазоне от 6 до 8 миллионов евро, и, опять же, в основном это 5 миллионов евро пожертвований, которые мы перечислили. делать. В результате операционная прибыль составила 148,4 млн евро, что на 17,8% больше, чем в 2019 году или на 34,6%. EBITDA составляет 172,9 млн евро, что на 40,3% от продаж или на 20% больше, чем в прошлом году. Очевидно, что эти цифры также улучшаются благодаря более высоким продажам в этом квартале. Но я хотел бы подчеркнуть, что даже с поправкой на это, и мы оцениваем дополнительную выручку в 20 миллионов евро, которая составляет примерно 13 миллионов евро, и на уровне EBITDA вы увидите, что маржа EBITDA по-прежнему превышает прошлогоднюю и соответствует улучшению, которое мы поставили перед собой цель достичь цели 2020 года.Чистая прибыль в размере 111,2 млн евро выросла на 20,7% по сравнению с 2019 годом, что отражает как более высокие операционные результаты, так и сокращение финансовых расходов за счет положительного влияния на 2 кросс-валютных свопа, которые с начала 2019 года больше не рассматриваются как хеджирование. , а также более низкая ставка налога в размере около 23,5%, которая извлекает выгоду из постоянного преимущества патентной коробки, которое мы согласовали с итальянскими налоговыми органами в конце 2019 года. Как упоминала Андреа, с этого квартала, учитывая повышенный уровень нематериальных активов на нашем балансе и для облегчения сопоставимости наших финансовых результатов с результатами наших аналогов в этом секторе, мы решили предоставить дополнительный показатель для этого квартала, а именно скорректированную чистую прибыль, которая корректирует чистую прибыль с учетом амортизации и списания -уменьшение нематериальных активов, за исключением программного обеспечения, гудвила и разовых статей, за вычетом налогового эффекта.
Очевидно, что эти цифры также улучшаются благодаря более высоким продажам в этом квартале. Но я хотел бы подчеркнуть, что даже с поправкой на это, и мы оцениваем дополнительную выручку в 20 миллионов евро, которая составляет примерно 13 миллионов евро, и на уровне EBITDA вы увидите, что маржа EBITDA по-прежнему превышает прошлогоднюю и соответствует улучшению, которое мы поставили перед собой цель достичь цели 2020 года.Чистая прибыль в размере 111,2 млн евро выросла на 20,7% по сравнению с 2019 годом, что отражает как более высокие операционные результаты, так и сокращение финансовых расходов за счет положительного влияния на 2 кросс-валютных свопа, которые с начала 2019 года больше не рассматриваются как хеджирование. , а также более низкая ставка налога в размере около 23,5%, которая извлекает выгоду из постоянного преимущества патентной коробки, которое мы согласовали с итальянскими налоговыми органами в конце 2019 года. Как упоминала Андреа, с этого квартала, учитывая повышенный уровень нематериальных активов на нашем балансе и для облегчения сопоставимости наших финансовых результатов с результатами наших аналогов в этом секторе, мы решили предоставить дополнительный показатель для этого квартала, а именно скорректированную чистую прибыль, которая корректирует чистую прибыль с учетом амортизации и списания -уменьшение нематериальных активов, за исключением программного обеспечения, гудвила и разовых статей, за вычетом налогового эффекта. Исходя из этого, скорректированная чистая прибыль за 1 квартал составила 125,2 млн евро, что на 23,5% больше, чем в 2019 году. Мы также скорректировали определение EBITDA, исключив разовые статьи. И снова в первом квартале это относится исключительно к расходам, связанным с COVID, в размере около 2 миллионов евро, которые, как мы ожидаем, вырастут до 6-8 миллионов евро за полный год. Мы включили для справки на слайд 10 четкую сверку между чистой прибылью и скорректированной чистой прибылью как за первый квартал 2020 года, так и за первый квартал 2019 года, а также предоставили выверку за весь 2019 год и выверку того, что было бы целью для скорректированной чистой прибыли. база прибыли соответствует целевому прогнозу по чистой прибыли, который мы предоставили на весь год.И снова, я не буду вдаваться в подробности, но вы расскажете об этом в презентации. Слайд 11 демонстрирует растущее значение бизнеса редких заболеваний в наших общих результатах. Как мы уже отмечали, это редкое заболевание, составляющее 18% выручки в первом квартале и 23% EBIT и EBITDA.
Исходя из этого, скорректированная чистая прибыль за 1 квартал составила 125,2 млн евро, что на 23,5% больше, чем в 2019 году. Мы также скорректировали определение EBITDA, исключив разовые статьи. И снова в первом квартале это относится исключительно к расходам, связанным с COVID, в размере около 2 миллионов евро, которые, как мы ожидаем, вырастут до 6-8 миллионов евро за полный год. Мы включили для справки на слайд 10 четкую сверку между чистой прибылью и скорректированной чистой прибылью как за первый квартал 2020 года, так и за первый квартал 2019 года, а также предоставили выверку за весь 2019 год и выверку того, что было бы целью для скорректированной чистой прибыли. база прибыли соответствует целевому прогнозу по чистой прибыли, который мы предоставили на весь год.И снова, я не буду вдаваться в подробности, но вы расскажете об этом в презентации. Слайд 11 демонстрирует растущее значение бизнеса редких заболеваний в наших общих результатах. Как мы уже отмечали, это редкое заболевание, составляющее 18% выручки в первом квартале и 23% EBIT и EBITDA. Но приятно также видеть, что с точки зрения маржи EBITDA по редким заболеваниям и специализированной первичной медико-санитарной помощи в этом квартале выросла по сравнению с тем же периодом прошлого года. И, наконец, с моей стороны, на слайде 12.Первый квартал также был успешным с точки зрения генерирования денежных потоков. Как упоминала Андреа, наш чистый долг на конец марта составлял 880,8 млн евро, что почти на 22 млн евро меньше, чем в декабре 2019 года, что также отражает чистый отток денежных средств для выкупа акций в размере около 44 млн евро в квартале и 20 долларов США. миллионный промежуточный платеж, который был произведен Novartis для утверждения Isturisa в ЕС, с ликвидностью на конец квартала, очень устойчивой суммой в 200 миллионов евро. На этом я передам слово Андреа.Он расскажет о перспективах на оставшуюся часть года. ————————————————— —————————— Андреа Рекордати, Recordati Industria Chimica e Farmaceutica SpA — генеральный директор и директор [5] —- ————————————————— ————————— Ладно.
Но приятно также видеть, что с точки зрения маржи EBITDA по редким заболеваниям и специализированной первичной медико-санитарной помощи в этом квартале выросла по сравнению с тем же периодом прошлого года. И, наконец, с моей стороны, на слайде 12.Первый квартал также был успешным с точки зрения генерирования денежных потоков. Как упоминала Андреа, наш чистый долг на конец марта составлял 880,8 млн евро, что почти на 22 млн евро меньше, чем в декабре 2019 года, что также отражает чистый отток денежных средств для выкупа акций в размере около 44 млн евро в квартале и 20 долларов США. миллионный промежуточный платеж, который был произведен Novartis для утверждения Isturisa в ЕС, с ликвидностью на конец квартала, очень устойчивой суммой в 200 миллионов евро. На этом я передам слово Андреа.Он расскажет о перспективах на оставшуюся часть года. ————————————————— —————————— Андреа Рекордати, Recordati Industria Chimica e Farmaceutica SpA — генеральный директор и директор [5] —- ————————————————— ————————— Ладно. Большое спасибо, Луиджи. Итак, что касается — если вы обратитесь к слайду 13, пожалуйста. Итак, что касается годового прогноза на 2020 год. Таким образом, несмотря на уровень неопределенности со стороны окружающей среды, в которой мы работаем, из-за кризиса COVID-19, мы хотели бы предоставить вам этот прогноз на год.Учитывая ситуацию, мы ожидаем, что чистая выручка будет немного ниже нашего первоначального прогноза из-за валютных ветров — встречных ветров, в частности, в Турции и России, и, очевидно, влияния блокировки COVID-19 на спрос во 2 и 3 кварталах. Цели Signifor и Isturisa не изменились на уровне около 70 миллионов евро, несмотря на небольшую задержку с переносом MA в ЕС для Signifor, что подразумевает только регистрацию чистой маржи, а не полные продажи на несколько месяцев больше, чем мы изначально ожидали в наших целях. И, конечно же, из-за запуска Isturisa в контексте, о котором мы все знаем.Дополнительные инвестиции от 5 до 6 млн евро для более раннего, чем ожидалось, запуска Isturisa.
Большое спасибо, Луиджи. Итак, что касается — если вы обратитесь к слайду 13, пожалуйста. Итак, что касается годового прогноза на 2020 год. Таким образом, несмотря на уровень неопределенности со стороны окружающей среды, в которой мы работаем, из-за кризиса COVID-19, мы хотели бы предоставить вам этот прогноз на год.Учитывая ситуацию, мы ожидаем, что чистая выручка будет немного ниже нашего первоначального прогноза из-за валютных ветров — встречных ветров, в частности, в Турции и России, и, очевидно, влияния блокировки COVID-19 на спрос во 2 и 3 кварталах. Цели Signifor и Isturisa не изменились на уровне около 70 миллионов евро, несмотря на небольшую задержку с переносом MA в ЕС для Signifor, что подразумевает только регистрацию чистой маржи, а не полные продажи на несколько месяцев больше, чем мы изначально ожидали в наших целях. И, конечно же, из-за запуска Isturisa в контексте, о котором мы все знаем.Дополнительные инвестиции от 5 до 6 млн евро для более раннего, чем ожидалось, запуска Isturisa. Кроме того, позвольте мне напомнить вам, что этот запуск также повлек за собой дополнительные амортизационные отчисления в размере 3 млн евро. Улучшение рентабельности EBITDA, за исключением разовых затрат, связанных с COVID-19, в основном идет по плану. Как я уже сказал, в основном это были пожертвования. Поэтому мы ожидаем, что EBITDA и скорректированная чистая прибыль будут близки к нижнему пределу диапазона, объявленного в феврале. Это подводит меня к концу презентации, и на этом месте я бы сказал — я передам слово Марианне.————————————————— —————————— Марианна Тачке, Recordati Industria Chimica e Farmaceutica SpA, директор по связям с общественностью и корпоративным коммуникациям [6] — ————————————————— —————————— Да. Спасибо, Андреа. Оператор, не могли бы вы открыть период вопросов и ответов? ================================================== ============================== Вопросы и ответы —————— ————————————————— ————- Оператор [1] ——————————— ———————————————— (Инструкция оператора ) Первый вопрос от Мартино Де Амброджи из Equita.
Кроме того, позвольте мне напомнить вам, что этот запуск также повлек за собой дополнительные амортизационные отчисления в размере 3 млн евро. Улучшение рентабельности EBITDA, за исключением разовых затрат, связанных с COVID-19, в основном идет по плану. Как я уже сказал, в основном это были пожертвования. Поэтому мы ожидаем, что EBITDA и скорректированная чистая прибыль будут близки к нижнему пределу диапазона, объявленного в феврале. Это подводит меня к концу презентации, и на этом месте я бы сказал — я передам слово Марианне.————————————————— —————————— Марианна Тачке, Recordati Industria Chimica e Farmaceutica SpA, директор по связям с общественностью и корпоративным коммуникациям [6] — ————————————————— —————————— Да. Спасибо, Андреа. Оператор, не могли бы вы открыть период вопросов и ответов? ================================================== ============================== Вопросы и ответы —————— ————————————————— ————- Оператор [1] ——————————— ———————————————— (Инструкция оператора ) Первый вопрос от Мартино Де Амброджи из Equita. ————————————————— —————————— Мартино де Амброджи, Equita SIM SpA, исследовательский отдел — аналитик [2] —— ————————————————— ————————- Первый вопрос касается слияний и поглощений, которые, я полагаю, полностью заморожены. Но мне было интересно, что вы чувствуете по поводу потенциальных новых возможностей, которые могут возникнуть в первую очередь в такой совершенно новой среде. Во-вторых, вы придерживаетесь своих рекомендаций на 2021 год, которые должны были включать дополнительные приобретения, или это становится все труднее и труднее.И все же в 2021 году, на всякий случай, скорректированный прогноз чистой прибыли должен быть на 50 миллионов евро выше нескорректированной чистой прибыли в 400 миллионов евро? ————————————————— —————————— Андреа Рекордати, Recordati Industria Chimica e Farmaceutica SpA — генеральный директор и директор [3] —- ————————————————— ————————— Ладно.
————————————————— —————————— Мартино де Амброджи, Equita SIM SpA, исследовательский отдел — аналитик [2] —— ————————————————— ————————- Первый вопрос касается слияний и поглощений, которые, я полагаю, полностью заморожены. Но мне было интересно, что вы чувствуете по поводу потенциальных новых возможностей, которые могут возникнуть в первую очередь в такой совершенно новой среде. Во-вторых, вы придерживаетесь своих рекомендаций на 2021 год, которые должны были включать дополнительные приобретения, или это становится все труднее и труднее.И все же в 2021 году, на всякий случай, скорректированный прогноз чистой прибыли должен быть на 50 миллионов евро выше нескорректированной чистой прибыли в 400 миллионов евро? ————————————————— —————————— Андреа Рекордати, Recordati Industria Chimica e Farmaceutica SpA — генеральный директор и директор [3] —- ————————————————— ————————— Ладно. Позвольте мне просто ответить на первый вопрос, а я позволю Луиджи ответить на второй вопрос. Что касается замораживания слияний и поглощений, мы фактически не видим этого замораживания слияний и поглощений.У нас на столе множество досье, которые продолжают развиваться. И, как вы знаете, и мы считаем, что это досье может развиваться даже в том контексте, в котором мы работаем в данный момент. Мы действительно не понимаем, почему это должно замедляться или замораживаться в настоящее время. Так что это все еще и всегда будет неотъемлемой частью нашей стратегии на будущее, и мы будем действовать в этом направлении, очевидно, также с учетом цели 2021 года. Ладно. Так что, может быть, Луиджи, ты сможешь ответить на второй вопрос относительно руководства 21 года? ————————————————— —————————— Луиджи Феличе Ла Корте, Recordati Industria Chimica e Farmaceutica S.П.А. — Финансовый директор группы [4] ——————————————— ———————————— Да.
Позвольте мне просто ответить на первый вопрос, а я позволю Луиджи ответить на второй вопрос. Что касается замораживания слияний и поглощений, мы фактически не видим этого замораживания слияний и поглощений.У нас на столе множество досье, которые продолжают развиваться. И, как вы знаете, и мы считаем, что это досье может развиваться даже в том контексте, в котором мы работаем в данный момент. Мы действительно не понимаем, почему это должно замедляться или замораживаться в настоящее время. Так что это все еще и всегда будет неотъемлемой частью нашей стратегии на будущее, и мы будем действовать в этом направлении, очевидно, также с учетом цели 2021 года. Ладно. Так что, может быть, Луиджи, ты сможешь ответить на второй вопрос относительно руководства 21 года? ————————————————— —————————— Луиджи Феличе Ла Корте, Recordati Industria Chimica e Farmaceutica S.П.А. — Финансовый директор группы [4] ——————————————— ———————————— Да. Итак, мы ясно — мы не предоставляем на данный момент подробное обновление рекомендаций на 2021 год. Так что тот, который мы предоставили и который мы повторили в начале года, все еще в силе. И да, я думаю, что приблизительная, приблизительная оценка, которую вы привели с точки зрения корректировки на 2021 год для перехода от целевого показателя чистой прибыли к скорректированной чистой прибыли, верна. ————————————————— —————————— Мартино Де Амброджи, Equita SIM S.PA, Исследовательский отдел — Аналитик [5] —————————————— ————————————— Ладно. И, если можно, повторю о продажах за текущий год, но поскольку вы упомянули отрицательный эффект ForEx для Турции и России, просто величину этого эффекта. И если вы подтвердите, Urorec минус 40 миллионов евро и Livazo минус 7 миллионов евро за текущий год из-за истечения срока действия патента. ————————————————— —————————— Луиджи Феличе Ла Корте, Recordati Industria Chimica e Farmaceutica S.
Итак, мы ясно — мы не предоставляем на данный момент подробное обновление рекомендаций на 2021 год. Так что тот, который мы предоставили и который мы повторили в начале года, все еще в силе. И да, я думаю, что приблизительная, приблизительная оценка, которую вы привели с точки зрения корректировки на 2021 год для перехода от целевого показателя чистой прибыли к скорректированной чистой прибыли, верна. ————————————————— —————————— Мартино Де Амброджи, Equita SIM S.PA, Исследовательский отдел — Аналитик [5] —————————————— ————————————— Ладно. И, если можно, повторю о продажах за текущий год, но поскольку вы упомянули отрицательный эффект ForEx для Турции и России, просто величину этого эффекта. И если вы подтвердите, Urorec минус 40 миллионов евро и Livazo минус 7 миллионов евро за текущий год из-за истечения срока действия патента. ————————————————— —————————— Луиджи Феличе Ла Корте, Recordati Industria Chimica e Farmaceutica S. ————————————————— —————————— Джо Уолтон, Crédit Suisse AG, Исследовательский отдел — доктор медицины [8] —— ————————————————— ———————— Не могли бы вы рассказать нам немного больше об Isturisa и Signifor. Только для начала вы сообщили нам, что объем продаж IQVIA составляет 17,4 миллиона евро. Можем ли мы просто проверить, что именно вы забронировали, чтобы получить некоторое представление о том, насколько вырастет, когда вы возьмете на себя полную ответственность за продукт? Возможно, вы могли бы рассказать нам немного о U.С. и европейский раскол за Сигнифор? И теперь, когда вы собираетесь запускать в Европе и США, просто хотите проверить свои первоначальные рекомендации на 70 миллионов евро, исключая запуск любого сайта в США. Теперь вы настраиваете свою цель? Или мы все еще должны предполагать, что это исключает США? Расскажите немного о ценах? Теперь, когда у вас есть одобрение в Европе, вы, вероятно, смогли обсудить цены перед запуском.
————————————————— —————————— Джо Уолтон, Crédit Suisse AG, Исследовательский отдел — доктор медицины [8] —— ————————————————— ———————— Не могли бы вы рассказать нам немного больше об Isturisa и Signifor. Только для начала вы сообщили нам, что объем продаж IQVIA составляет 17,4 миллиона евро. Можем ли мы просто проверить, что именно вы забронировали, чтобы получить некоторое представление о том, насколько вырастет, когда вы возьмете на себя полную ответственность за продукт? Возможно, вы могли бы рассказать нам немного о U.С. и европейский раскол за Сигнифор? И теперь, когда вы собираетесь запускать в Европе и США, просто хотите проверить свои первоначальные рекомендации на 70 миллионов евро, исключая запуск любого сайта в США. Теперь вы настраиваете свою цель? Или мы все еще должны предполагать, что это исключает США? Расскажите немного о ценах? Теперь, когда у вас есть одобрение в Европе, вы, вероятно, смогли обсудить цены перед запуском. И, возможно, вы могли бы сказать нам, где, по вашему мнению, это трясется? Что касается эффекта COVID, вы говорили о специальности и первичной медико-санитарной помощи.Вы не упомянули OTC. Для большинства компаний внебиржевой рынок был сферой значительных запасов. Это не проблема для вас? ————————————————— —————————— Луиджи Феличе Ла Корте, Recordati Industria Chimica e Farmaceutica SpA — финансовый директор группы [9] — ————————————————— ————————— Ладно. Спасибо, Джо. Там много вопросов. Думаю, я их все заметил. Я попробую. Итак, с точки зрения Signifor и Isturisa и ясности, прежде всего, для ясности, как отмечено на слайде, это не продажи IQVIA.Это продажи за 2019 год, о которых Novartis сообщила нам, как проданные на рынок. А на 2020 год это совокупная сумма чистой выручки в размере 14,7 млн евро, которую мы регистрируем, которая относится к периоду до передачи разрешения на продажу чистой прибыли, а затем после передачи разрешения на продажу, что, очевидно, уже произошло в США своего рода валовой, чистый объем продаж, как и остальная часть их портфеля.
И, возможно, вы могли бы сказать нам, где, по вашему мнению, это трясется? Что касается эффекта COVID, вы говорили о специальности и первичной медико-санитарной помощи.Вы не упомянули OTC. Для большинства компаний внебиржевой рынок был сферой значительных запасов. Это не проблема для вас? ————————————————— —————————— Луиджи Феличе Ла Корте, Recordati Industria Chimica e Farmaceutica SpA — финансовый директор группы [9] — ————————————————— ————————— Ладно. Спасибо, Джо. Там много вопросов. Думаю, я их все заметил. Я попробую. Итак, с точки зрения Signifor и Isturisa и ясности, прежде всего, для ясности, как отмечено на слайде, это не продажи IQVIA.Это продажи за 2019 год, о которых Novartis сообщила нам, как проданные на рынок. А на 2020 год это совокупная сумма чистой выручки в размере 14,7 млн евро, которую мы регистрируем, которая относится к периоду до передачи разрешения на продажу чистой прибыли, а затем после передачи разрешения на продажу, что, очевидно, уже произошло в США своего рода валовой, чистый объем продаж, как и остальная часть их портфеля. Итак, мы попытались как бы помочь в чтении — нашей оценки рыночной эффективности.Мы собрали наши показатели выручки, чтобы они были сопоставимы с показателями чистых продаж, которые были бы зарегистрированы Novartis в прошлом году. Так что это номер один. Я думаю, номер два, я думаю, вы искали раскола между США и Европой. Раньше мы этого не делали, кроме как заявили, что более 50% продаж Signifor осуществляется за пределами США, и я думаю, что мы пока оставим это. В прогнозе на 70 миллионов евро для продукта есть 2 эффекта, которые компенсируют друг друга.Итак, с одной стороны, мы сделали оценку и заложили в прогноз начальные продажи Isturisa в США на год. Однако у нас также есть небольшая задержка в 1-2 месяца в сроках передачи разрешения на продажу Isturisa — извините, Signifor в Европейском Союзе. И снова, как уже было объяснено, до того, как состоится авторизация рынка, мы регистрируем только чистую прибыль. Так что есть скидка на полную сумму. Вот почему мы придерживаемся — пока что предоставленного нами руководства, которое, очевидно, также отражает тот факт, что мы будем запускать Isturisa в несколько беспрецедентных условиях, в которых, как мы думаем, мы внедрили разместите все необходимое, чтобы максимально использовать возможности.
Итак, мы попытались как бы помочь в чтении — нашей оценки рыночной эффективности.Мы собрали наши показатели выручки, чтобы они были сопоставимы с показателями чистых продаж, которые были бы зарегистрированы Novartis в прошлом году. Так что это номер один. Я думаю, номер два, я думаю, вы искали раскола между США и Европой. Раньше мы этого не делали, кроме как заявили, что более 50% продаж Signifor осуществляется за пределами США, и я думаю, что мы пока оставим это. В прогнозе на 70 миллионов евро для продукта есть 2 эффекта, которые компенсируют друг друга.Итак, с одной стороны, мы сделали оценку и заложили в прогноз начальные продажи Isturisa в США на год. Однако у нас также есть небольшая задержка в 1-2 месяца в сроках передачи разрешения на продажу Isturisa — извините, Signifor в Европейском Союзе. И снова, как уже было объяснено, до того, как состоится авторизация рынка, мы регистрируем только чистую прибыль. Так что есть скидка на полную сумму. Вот почему мы придерживаемся — пока что предоставленного нами руководства, которое, очевидно, также отражает тот факт, что мы будем запускать Isturisa в несколько беспрецедентных условиях, в которых, как мы думаем, мы внедрили разместите все необходимое, чтобы максимально использовать возможности. Но очевидно, что уровень точности, который мы можем предоставить в прогнозе, я уверен, что вы цените, снижается. Что касается ценообразования, мы не будем давать подробных комментариев по ценообразованию. Я думаю, что у Истурисы очень убедительный клинический профиль, и будьте уверены, она также будет иметь убедительное ценностное предложение. И мы не будем комментировать больше того, что находится на стадии запуска. И я надеюсь, что отвечая на последний вопрос о COVID, да, вы абсолютно правы. Когда я комментирую специальность и первичную медико-санитарную помощь, это, очевидно, также включает в себя портфель безрецептурных препаратов.Как вы, возможно, помните, всякий раз, когда мы сообщаем наши цифры, ОТК является частью специализированной и первичной помощи. И да, внебиржевой рынок также пострадал от складских запасов и во втором квартале будет затронут сокращением запасов и, как мы ожидаем, временным снижением спроса. Надеюсь, я ответил на все вопросы. ————————————————— —————————— Оператор [10] —————- ————————————————— ————— Следующий вопрос от KC Арикатла из Goldman Sachs.
Но очевидно, что уровень точности, который мы можем предоставить в прогнозе, я уверен, что вы цените, снижается. Что касается ценообразования, мы не будем давать подробных комментариев по ценообразованию. Я думаю, что у Истурисы очень убедительный клинический профиль, и будьте уверены, она также будет иметь убедительное ценностное предложение. И мы не будем комментировать больше того, что находится на стадии запуска. И я надеюсь, что отвечая на последний вопрос о COVID, да, вы абсолютно правы. Когда я комментирую специальность и первичную медико-санитарную помощь, это, очевидно, также включает в себя портфель безрецептурных препаратов.Как вы, возможно, помните, всякий раз, когда мы сообщаем наши цифры, ОТК является частью специализированной и первичной помощи. И да, внебиржевой рынок также пострадал от складских запасов и во втором квартале будет затронут сокращением запасов и, как мы ожидаем, временным снижением спроса. Надеюсь, я ответил на все вопросы. ————————————————— —————————— Оператор [10] —————- ————————————————— ————— Следующий вопрос от KC Арикатла из Goldman Sachs.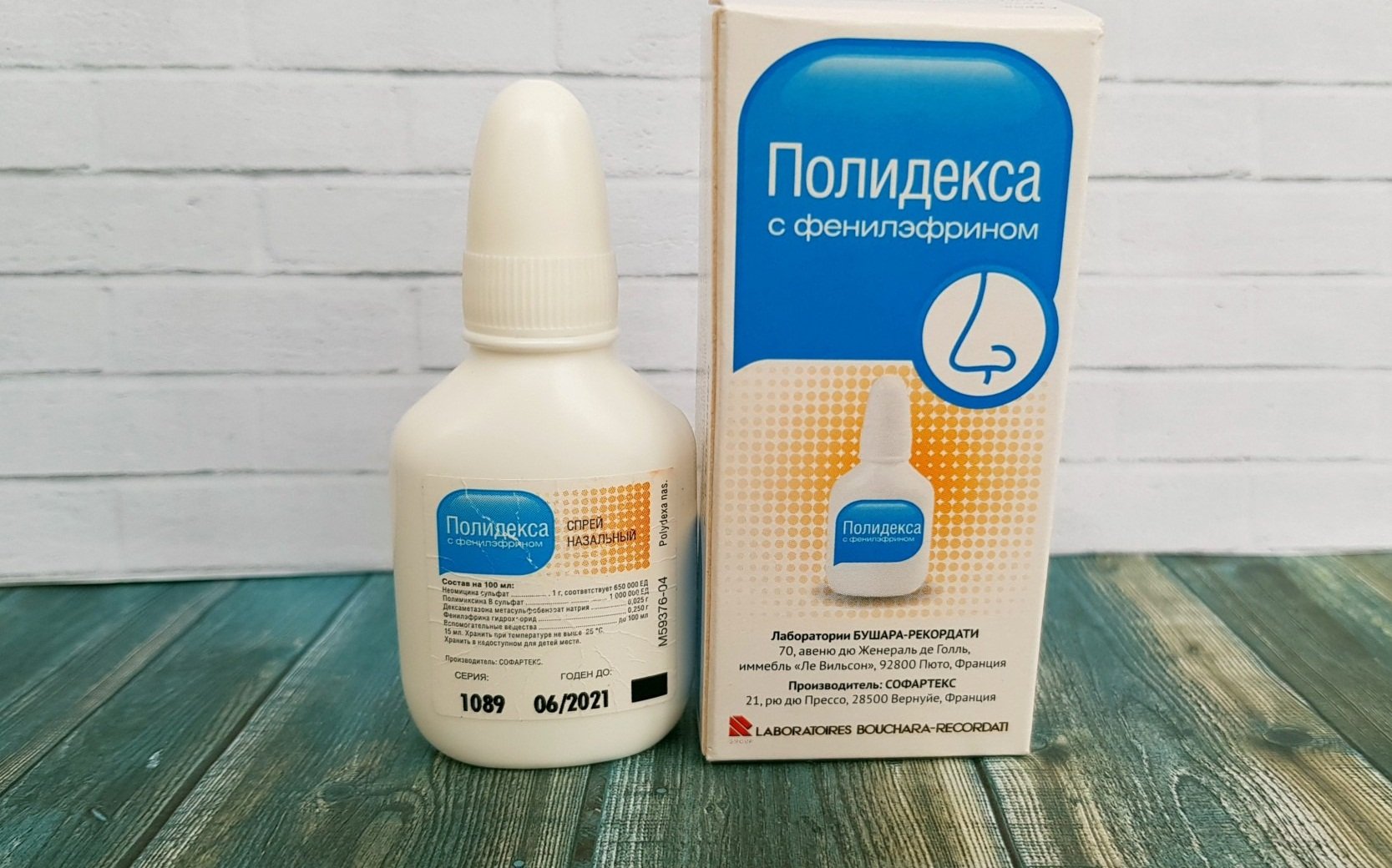 ————————————————— —————————— Кришна Чайтанья Арикатла, Goldman Sachs Group Inc., Исследовательский отдел — аналитик-исследователь [11] — ————————————————— —————————- У меня 2. Первый на ПАНГЕМАТИН. Могу ли я подтвердить, что продажи продукции в США снизились на низкий однозначный процент? И если это правда, не могли бы вы дать нам представление о том, был ли это продукт роста в последние несколько кварталов? Значит, он опустился на однозначную цифру после значительного роста за последние несколько кварталов? И кроме того, это все зависит от валюты? Или вы видите здесь какое-либо первоначальное влияние недавно выпущенного продукта конкурента? Это мой первый.Второй вопрос: несколько испанских фармацевтических компаний говорили о потенциальном снижении цен, предлагаемом правительством на рецептурные продукты в стране. Можете ли вы дать нам представление о том, насколько велики продажи ваших рецептов в Испании? И хотелось бы услышать любые мысли, которые могут у вас возникнуть по поводу этих потенциальных ценовых реформ.
————————————————— —————————— Кришна Чайтанья Арикатла, Goldman Sachs Group Inc., Исследовательский отдел — аналитик-исследователь [11] — ————————————————— —————————- У меня 2. Первый на ПАНГЕМАТИН. Могу ли я подтвердить, что продажи продукции в США снизились на низкий однозначный процент? И если это правда, не могли бы вы дать нам представление о том, был ли это продукт роста в последние несколько кварталов? Значит, он опустился на однозначную цифру после значительного роста за последние несколько кварталов? И кроме того, это все зависит от валюты? Или вы видите здесь какое-либо первоначальное влияние недавно выпущенного продукта конкурента? Это мой первый.Второй вопрос: несколько испанских фармацевтических компаний говорили о потенциальном снижении цен, предлагаемом правительством на рецептурные продукты в стране. Можете ли вы дать нам представление о том, насколько велики продажи ваших рецептов в Испании? И хотелось бы услышать любые мысли, которые могут у вас возникнуть по поводу этих потенциальных ценовых реформ. ————————————————— —————————— Луиджи Феличе Ла Корте, Recordati Industria Chimica e Farmaceutica SpA — финансовый директор группы [12] — ————————————————— ————————— KC, мне очень жаль.Я думаю, что, возможно, это была линия, но мы не уверены, что уловили продукт. Думаю, ваш первый вопрос был о ПАНГЕМАТИНЕ. Это верно? ————————————————— —————————— Кришна Чайтанья Арикатла, Goldman Sachs Group Inc., исследовательский отдел — аналитик-исследователь [13] — ————————————————— —————————- Да, ПАНГЕМАТИН исторический рост. И вы видите какое-то влияние от GIVLAARI? ————————————————— —————————— Луиджи Феличе Ла Корте, Recordati Industria Chimica e Farmaceutica S.П.А. — Финансовый директор группы [14] ——————————————— ———————————— Да. Итак, краткий ответ заключается в том, что влияние на данный момент соответствует нашим ожиданиям. Думаю, в конце года мы отметили, что эрозия со временем произойдет. Это будет скорее эффект 2021 года, чем эффект 2020 года. И я думаю, что я упоминал во время своей презентации, что мы наблюдаем своего рода однозначное снижение в первом квартале на PANHEMATIN, что, честно говоря, является частью GIVLAARI, частью просто общего воздействия, когда пациентам необходимо обращаться в инфузионные центры и, очевидно, не смогли сделать это при определенных обстоятельствах из-за кризиса.Да. И я думаю, что ваш второй вопрос касался Испании и уровня продаж по рецептам, я не уверен. ————————————————— —————————— Марианна Тачке, Recordati Industria Chimica e Farmaceutica SpA, директор по связям с общественностью и корпоративным коммуникациям [15] — ————————————————— —————————— О снижении цен. ————————————————— —————————— Луиджи Феличе Ла Корте, Recordati Industria Chimica e Farmaceutica S.П.А. — Финансовый директор группы [16] ——————————————— ———————————— Сожалею? ————————————————— —————————— Марианна Тачке, Recordati Industria Chimica e Farmaceutica SpA, директор по связям с общественностью и корпоративным коммуникациям [17] — ————————————————— —————————— О снижении цен, видимо, объявило какое-то правительство. ————————————————— —————————— Луиджи Феличе Ла Корте, Recordati Industria Chimica e Farmaceutica S.П.А. — Финансовый директор группы [18] ——————————————— ———————————— Если честно, мы не видели такого снижения цен, как являясь своего рода основным фактором в Испании в этом квартале. Продажи рецептурных лекарств в Испании составляют чуть более 80% от общего объема продаж. ————————————————— —————————— Оператор [19] —————- ————————————————— ————— Следующий вопрос от Джеймса Вейн-Темпеста из Jefferies.————————————————— —————————— Джеймс Александр Стюарт Вейн-Темпест, Jefferies LLC, Исследовательский отдел — старший аналитик по акциям [20] — ————————————————— —————————— У меня есть пара наставников, а затем я пара по делам, если можно. Так что просто в качестве руководства, просто для ясности, по крайней мере, с точки зрения рассмотрения альтернативных показателей производительности, так что спасибо за это. Будете ли вы давать рекомендации по этому показателю в будущем? Будет ли это предпочтительный показатель с указанием? Или это просто учитывая период, когда мы говорим о единовременных расходах, как мы должны думать об этом? И тогда на каком количестве мы должны сосредоточиться в этом году? И второй вопрос, связанный с руководством.R&D, я имею в виду, что вы все равно отметили, что мы должны увидеть рост, поскольку вы инвестируете в свой портфель. Но попытка взглянуть на то, что вы поставили в верхней строке запаса, кажется, как будто вы работаете на базовом уровне около 8,5% дохода. Так что мне просто интересно, подходящее ли это место для работы. А потом просто вопросы по бизнесу. Вы дали нам представление об общем влиянии COVID на бизнес в этом году, но не могли бы вы дать нам представление о трех ведущих странах Европы? Как это повлияло на различные части бизнеса и как вы отреагировали? И, наконец, о M&A.Я знаю, Андреа, вы коснулись этого ранее в разделе вопросов и ответов. Но просто любопытно, можете ли вы подробнее рассказать о среде слияний и поглощений и некоторых обсуждениях, которые сейчас происходят, в каких областях мы могли бы потенциально увидеть, как компания пойдет дальше? ————————————————— —————————— Андреа Рекордати, Recordati Industria Chimica e Farmaceutica SpA — генеральный директор и директор [21] —- ————————————————— ————————— Я начну с ответа на последний.То есть, я не могу дать вам такую информацию. Очевидно, что слияния и поглощения — очень деликатная тема. И, как мы уже сказали, у нас есть много досье, которые мы ищем, как в SPC, так и в отношении редких заболеваний, хорошо? Мы смотрим на портфели продаваемых продуктов, а также смотрим на возможности лицензирования продуктов на поздних стадиях разработки. И это действительно тот цвет, который я могу дать вам вокруг этого, по очевидным причинам конкуренции, Джеймс. Надеюсь, вы это оцените. Но, как я уже сказал, есть много движения.Есть много возможностей. Таким образом, мы вполне уверены, что сможем продолжить и развить нашу стратегию M&A [по мере продвижения] даже в этом контексте, в котором мы работаем. ————— ————————————————— —————- Луиджи Феличе Ла Корте, Recordati Industria Chimica e Farmaceutica SpA, финансовый директор группы [22] —————— ————————————————— ————- И я думаю, Джеймс, возвращаясь к вашему первому вопросу относительно руководства.Как вы сказали, в первую очередь, чтобы внести ясность, как мы уже сказали, мы продолжим составлять отчетность на основе своего рода полной отчетности по МСФО и, следовательно, обеспечивать наглядность не только на основе скорректированной чистой прибыли, но и чистой прибыли. также. Что касается ориентации на руководство, я думаю, как я уже сказал, особенно учитывая, что мы не можем сомневаться в том, какие приобретения мы сделаем, и будут ли они иметь ценность, приписываемую доброй воле, как вы знаете, не амортизируется по сравнению с нематериальными активами. Таким образом, мы считаем, что с точки зрения предоставления рекомендаций, основное внимание следует уделять выручке, EBITDA и скорректированной чистой прибыли, но, опять же, как мы это сделали сейчас, мы предоставим мост, чтобы вы могли согласовать.А что касается разовых предметов, как я сказал в своей презентации, цель здесь примерно на 2020 год состоит в том, чтобы просто изолировать действительно пожертвования и любые действительно исключительные единовременные расходы, связанные с COVID. На 2019 год таких затрат не было. Была — и я думаю, что мы четко подчеркнули это в конце прошлого года, — единовременная выгода, относящаяся к предыдущим годам патентной коробки в размере 27 миллионов евро в четвертом квартале. Так что да, в центре внимания прогнозов, скорее всего, будут выручка, EBITDA и скорректированная чистая прибыль в будущем, что, по нашему мнению, ставит нас примерно на один уровень со многими в нашем секторе.————————————————— —————————— Оператор [23] —————- ————————————————— ————— Следующий вопрос от Криса Райана из Bank of America. Следующий вопрос — это продолжение Джо Уолтон из Crédit Suisse. ————————————————— —————————— Джо Уолтон, Crédit Suisse AG, Исследовательский отдел — доктор медицины [24] —— ————————————————— ———————— Я не думаю, что вы действительно ответили на последний вопрос о НИОКР.Если исключить амортизацию, 8,5% этих продаж явно очень мало по стандартам вашей группы аналогов. Интересно, не могли бы вы немного рассказать о том, как вы видите это развитие. И если мы снова посмотрим на 2021 год и, возможно, позже, меня интересует ваше мнение о том, как правительства собираются реагировать на дополнительный долг, который они берут на борт? Традиционно мы хотели бы, чтобы наши фармацевтические препараты были в значительной степени бесплатными в точках доставки, а правительства очень щедры, но ожидаете ли вы роста ценового давления, поскольку за всю ситуацию с COVID придется платить? И если да, то есть ли какие-нибудь страны, в которых вы бы указали на потенциальный ценовой риск для вас? Могу я также узнать номер продажи Reagila? Я думаю, вы могли дать это, а я, возможно, пропустил.————————————————— —————————— Луиджи Феличе Ла Корте, Recordati Industria Chimica e Farmaceutica SpA — финансовый директор группы [25] — ————————————————— ————————— Ладно. Да. Итак, я думаю, что в отношении НИОКР, Джо, если что-то, честно говоря, НИОКР, я не думаю, что есть какие-то серьезные изменения с точки зрения показателей амортизации, которые мы всегда комментировали. Во всяком случае, за последние несколько лет объем НИОКР увеличился, как в результате увеличения амортизации, так и в результате новых исследований.В частности, в будущем мы увидим рост, обусловленный расходами, которые идут на поддержку текущих испытаний Signifor и Isturisa. Тот факт, что он ниже, чем у других компаний в этом секторе, да, это другой вид, если хотите, портфель продуктов и подход. Я думаю, что группа всегда последовательно рассматривала BD как неотъемлемую часть своей стратегии и, если хотите, как дополнение к внутренним исследованиям, которые и проводятся. ————————————————— —————————— Андреа Рекордати, Recordati Industria Chimica e Farmaceutica S.П.А. — Генеральный директор и директор [26] ——————————————- ————————————- Еще это зависит от того, на каком этапе сложных испытаний мы переносятся. Так что в будущем могут быть колебания, но, да, вы не увидите, что наша линия НИОКР упадет до 15% чистой выручки. Я имею в виду, что это не то, чего мы ожидаем и предполагаем в будущем. ————————————————— —————————— Луиджи Феличе Ла Корте, Recordati Industria Chimica e Farmaceutica S.П.А. — Финансовый директор группы [27] ——————————————— ———————————— Я думаю, что этот процент, я думаю, действительно соответствует руководство, которое было предоставлено в рамках 3-летнего плана. И я думаю, у вас возник вопрос о ценовом давлении. ————————————————— —————————— Андреа Рекордати, Recordati Industria Chimica e Farmaceutica SpA — генеральный директор и директор [28] —- ————————————————— ————————— Ценовое давление связано, Джо, с текущим кризисом и другими работами с правительством, чтобы смягчить эту крайность. затраты, которые мы заносим на баланс, придут к нам как к отрасли, чтобы частично вернуть некоторую экономию.Честно говоря, это очень неопределенное время. На этот счет очень сложно дать какой-либо ответ. Мы явно следим за ситуацией. На данный момент у нас нет ответа на этот вопрос. Это всегда возможно, но мы не видели каких-либо движений как таковых, которые напрямую связаны с кризисом COVID-19. ————————————————— —————————— Луиджи Феличе Ла Корте, Recordati Industria Chimica e Farmaceutica SpA — финансовый директор группы [29] — ————————————————— ————————— Извините, я только что понял, что пропустил один из вопросов Джеймса из Jefferies, который как бы распаковывал скорость роста.Теперь, чтобы внести ясность, при общем росте на 12% мы сказали, что 20 миллионов евро из них — действительно исключительные запасы. Теперь 14,7 миллиона евро вносит Signifor. Если бы я должен был вычесть как вид, если хотите, новый доход от Signifor, так и влияние запасов, мы должны были бы посмотреть на цифру, которая ближе к 3%, что соответствует — фактически, это очень много в соответствии с нашими ожиданиями в отношении начала года, еще раз, года, когда мы знаем, что потеряем эксклюзивность как силодозина, так и питавастатина, и столкнемся с появлением нового конкурента PANHEMATIN в США.С. Так что извиняюсь за это. И, пожалуйста, если вы собираетесь задать несколько вопросов, просто двигайтесь немного медленно, потому что иногда бывает сложно просто отметить их все. Спасибо. ————————————————— —————————— Марианна Тачке, Recordati Industria Chimica e Farmaceutica SpA — директор по связям с общественностью и корпоративным коммуникациям [30] — ————————————————— —————————— Джо хотел узнать о продажах Reagila.————————————————— —————————— Луиджи Феличе Ла Корте, Recordati Industria Chimica e Farmaceutica SpA — финансовый директор группы [31] — ————————————————— ————————— Да. Извини, Джо. Продажи Reagila составили немногим более 3 миллионов евро и увеличились на 60% по сравнению с первым кварталом прошлого года. Надеюсь, мы пока не упустили ни одного вопроса от кого-либо. Оператор? ————————————————— —————————— Оператор [32] —————- ————————————————— ————— Следующий вопрос от Криса Райана из Bank of America.————————————————— —————————— Кристофер Энтони Райан, BofA Merrill Lynch, Исследовательский отдел — аналитик [33] —— ————————————————— ————————- Извините, на мои вопросы ответили. ————————————————— —————————— Оператор [34] —————- ————————————————— ————— Итак, следующий вопрос — продолжение Джеймса Вэйна-Темпеста из Jefferies.————————————————— —————————— Джеймс Александр Стюарт Вейн-Темпест, Jefferies LLC, Исследовательский отдел — старший аналитик по акциям [35] — ————————————————— —————————— И чтобы уточнить свой предыдущий вопрос, я смотрел на него больше с точки зрения НИОКР. как доля дохода и любопытно, каковы основные расходы. Неужели 8,5% действительно соответствуют базовой годовой ставке? И затем просто для моего … еще одного из моих предыдущих вопросов, просто любопытно, каково влияние с точки зрения трех ведущих стран Европы, как бизнес адаптировался к проблемам COVID и какие процессы вы, возможно, участвуете в место? Просто немного цвета с точки зрения трех ведущих стран за пределами Италии было бы действительно очень полезно для хорошего понимания бизнеса.————————————————— —————————— Андреа Рекордати, Recordati Industria Chimica e Farmaceutica SpA — генеральный директор и директор [36] —- ————————————————— ————————— Мне жаль. Правильно. Думаю, мы пропустили вторую часть — второй вопрос. Что касается НИОКР, производительности, я думаю, вы можете прогнозировать около 10% на весь год. ————————————————— —————————— Марианна Тачке, Recordati Industria Chimica e Farmaceutica S.П.А. — Директор по IR и корпоративным коммуникациям [37] —————————————- —————————————- А какой базовый без амортизации? ————————————————— —————————— Андреа Рекордати, Recordati Industria Chimica e Farmaceutica SpA — генеральный директор и директор [38] —- ————————————————— ————————— Основание без амортизации? ————————————————— —————————— Луиджи Феличе Ла Корте, Recordati Industria Chimica e Farmaceutica S.П.А. — Финансовый директор группы [39] ——————————————— ———————————— Да, примерно 50%. Я имею в виду, никаких изменений по сравнению с тем, что мы видели в первом квартале. ————————————————— —————————— Джеймс Александр Стюарт Вейн-Темпест, Jefferies LLC, Исследовательский отдел — старший аналитик по акциям [40] — ————————————————— —————————— Ладно. И просто чтобы прояснить мой второй вопрос. Вы оказали влияние на общее — вы оказали влияние на бизнес от COVID в целом.Но не могли бы вы рассказать нам, как это произошло в некоторых странах, в которых вы работали? ————————————————— —————————— Луиджи Феличе Ла Корте, Recordati Industria Chimica e Farmaceutica SpA — финансовый директор группы [41] — ————————————————— ————————— Джеймс, это сложно, потому что это было действительно сложно для каждого рынка с точки зрения продуктов, начиная с — — каждый рынок отличался от типа мер, которые были приняты — которые были приняты.Другое дело — логистические конструкции, которые были доставлены полностью. И опять же, это не точная наука с точки зрения оценки воздействия дополнительных запасов. Очевидно, мы делали это для каждой страны с командой. По нашей оценке, 20 миллионов евро. И в некоторых случаях мы видели, как я уже сказал, возможно, метопролол, безусловно, был в некоторой степени затронут, когда участники рынка были слегка обеспокоены тем, что непатентованные варианты, которые были закуплены из Китая, будут недоступны с точки зрения доступности.Очень сложно дать вам короткий ответ. Нам действительно придется выходить на рынок за рынком. Единственное, что, на мой взгляд, выделялось, — это, очевидно, как я уже сказал, в Италии мы видели, что это произошло в феврале, а расслабились в марте. И мы увидим это сейчас в следующем месяце, но мы видели, что большая часть этого уже полностью изменилась в апреле и продолжится в мае. Так что я уверен, что к тому времени, когда мы дойдем до второго квартала, у нас должна быть более четкая картина, если хотите, с точки зрения основных продаж. Конечно, ни мы, ни я думаю, что кто-либо прямо сейчас не можем предсказать, будут ли вторые волны блокировки на каком-либо из рынков, которые мы явно не встроили в свое мышление в настоящий момент.Ожидается, что постепенно в течение 2-го и 3-го кварталов все начнет возвращаться к новому нормальному состоянию. ————————————————— —————————— Андреа Рекордати, Recordati Industria Chimica e Farmaceutica SpA — генеральный директор и директор [42] —- ————————————————— ————————— Я говорю, что в конце второго квартала, когда мы объявим наши результаты за второй квартал, результаты за первые 6 месяцев, я думаю у нас будет больше возможностей, чтобы дать вам более четкое представление о перспективах на оставшуюся часть года, хорошо? ————————————————— —————————— Оператор [43] —————- ————————————————— ————— (Инструкции для оператора) Есть продолжение от Джо Уолтона из Crédit Suisse.————————————————— —————————— Джо Уолтон, Crédit Suisse AG, Исследовательский отдел — доктор медицины [44] —— ————————————————— ———————— Интересно, не могли бы вы рассказать нам немного больше о своих планах по запуску в такое тяжелое для Isturisa время. Это так — и чувствуете ли вы, что у вас есть все необходимые цифровые инструменты. Ряд компаний сообщили нам, что они откладывают свои запуски, или, конечно, это не кажется странным, но запуск совершенно нового продукта кажется амбициозным.Это потому, что вы чувствуете, что у вас уже есть хорошие отношения с врачами, потому что вы знаете их, потому что они продают — они уже связаны с Сигнифором, так что вы можете поговорить с ними? Просто дайте нам немного — немного больше понимания ваших планов относительно запуска, пожалуйста. ————————————————— —————————— Андреа Рекордати, Recordati Industria Chimica e Farmaceutica SpA — генеральный директор и директор [45] —- ————————————————— ————————— Джо, я думаю, ты ответил на свой вопрос.Очевидно, у нас есть хорошие отношения с врачами, потому что они, очевидно, уже используют, и эндокринологами, в частности, поскольку они уже используют Signifor. Итак, мы нацелены на сегментацию врачей. Как вы знаете, мы уже начали продвигать Signifor для них в США. И организация, которую мы создали специально для запуска специального бизнес-подразделения Signifor, бизнес-подразделения эндокринологии в США для обслуживания этого портфеля продуктов, уже требует Signifor и, очевидно, проводит предпродажные мероприятия для Isturisa.Isturisa — это продукт, который, так сказать, долгожданный целевой аудиторией — эндокринологами. Так что это определенно должно нам помочь, хотя очевидно, что личное общение по определению ограничено, а в большинстве случаев почти невозможно. Мы, очевидно, инвестировали в цифровые инструменты, чтобы компенсировать этот недостаток личного человеческого взаимодействия, которое — и это происходит как на уровне США, так и на уровне Европы. Но да, я имею в виду, поэтому я думаю, что вы частично ответили на свой вопрос.Надеюсь, вы знаете, что добавил немного больше. Но допустим, что мы уверены, что должны запускать. Я имею в виду, мы не думаем — мы думаем, что было бы, скажем так, неэтично не запускать продукт из-за этого кризиса. Это серьезное заболевание, понятно? И этот продукт имеет чрезвычайно интересный профиль, профиль эффективности и безопасности. Как я уже сказал, врачи и пациенты с нетерпением ждут этого. И поэтому я думаю, что было бы совершенно неэтично не запускать его только из-за запуска, скажем, контекст не идеален с точки зрения продвижения.Но, как я уже сказал, это будет компенсировано тем фактом, что врачи с нетерпением ждут этого запаса, а также тем фактом, что мы точно знаем, кто такие врачи и цели, которых нам нужно посетить, и подробно рассказать, и продвигать, чтобы действительно наши клиенты в основном для Signifor. Так что мы вполне, скажем так, уверены, что сможем выполнить ожидания, даже в этой сложной и сложной ситуации. ————————————————— —————————— Джо Уолтон, Crédit Suisse AG, Исследовательский отдел — доктор медицины [46] —— ————————————————— ———————— И могу ли я спросить вас также, есть ли у вас какие-либо идеи, когда вы можете подарить нам свой День рынков капитала с чем-то вроде более широкое стратегическое обновление? ————————————————— —————————— Андреа Рекордати, Recordati Industria Chimica e Farmaceutica S.П.А. — Генеральный директор и директор [47] ——————————————- ————————————- Об этом, я думаю, мы уже говорили. Это произойдет. Честно говоря, Джо, я думаю, что так оно и будет — потребуется еще несколько месяцев, чтобы действительно понять влияние этого кризиса. Итак, как я уже сказал, мы дадим вам прогноз на 2020 год, новый прогноз на 2020 год, когда-нибудь в ходе первого полугодия по телефону с инвесторами. И план, как уже сообщалось, — представить … ———————————— ——————————————— Марианна Тачке, Recordati Industria Chimica e Фармацевтика S.П.А. — Директор по IR и корпоративным коммуникациям [48] —————————————- —————————————- Не сообщается. ————————————————— —————————— Андреа Рекордати, Recordati Industria Chimica e Farmaceutica SpA — генеральный директор и директор [49] —- ————————————————— ————————— Мы не общались, извините. Но план состоит в том, чтобы представить новый Совет директоров, чтобы обновить наш 3-летний план в феврале 2021 года; 2021 год и ближайшие 2 года.————————————————— —————————— Оператор [50] —————- ————————————————— ————— (Инструкции для оператора) Следующий вопрос от Исакко Брамбиллы из Mediobanca. ————————————————— —————————— Исакко Брамбилла, Mediobanca — Banca di credito finanziario SpA, аналитический отдел — аналитик по акциям [51] — ————————————————— —————————— Первый из них находится в вашем главном прогнозе на весь 20-й год.Вы упоминаете, что ожидаемый рост выручки будет несколько ниже первоначального прогноза. Мне было интересно, является ли эта цель с однозначной цифрой чисто органической или она также учитывает какой-то дополнительный вклад от слияний и поглощений? Это (неразборчиво) ——————————————— ———————————— Андреа Рекордати, Recordati Industria Chimica e Farmaceutica SpA — генеральный директор и директор [ 52] ———————————————— ——————————— Органический.————————————————— —————————— Исакко Брамбилла, Mediobanca — Banca di credito finanziario SpA, аналитический отдел — аналитик по акциям [53] — ————————————————— —————————— Ладно. Ладно. А второй — о Zanidip, и продукты Zanipress сейчас публикуются — они снова демонстрируют рост продаж на четверть. Следует ли нам продолжать придерживаться первоначальных ожиданий относительно плоских тенденций до 2021 года? Или вы уверены, что мы можем предположить некоторый рост в будущем? И, по сути, тот же вопрос и для Селокена, продажи которого в этом квартале были очень высокими.Я признаю, что в этом квартале был какой-то разовый эффект, но 30% [годовой рост] — это много. И мне было интересно, является ли основной тренд, который вы видите для Seloken, по-прежнему неизменным, является ли ваша верхняя линия трендом или какой-то рост может быть также результатом этого продукта? ————————————————— —————————— Луиджи Феличе Ла Корте, Recordati Industria Chimica e Farmaceutica SpA — финансовый директор группы [54] — ————————————————— ————————— Да.Спасибо, и это — чтобы ответить на — чтобы быть точным по первому вопросу, маркированный список о средне-однозначном росте, поскольку общий объем взят из нашей февральской презентации, которая относилась к нашим общим продажам. Это ожидание общего роста продаж, которое — и опять же, чтобы быть действительно точным, это органически своего рода существующий базовый бизнес плюс Signifor и Isturisa. Вот что — это было руководство, которое было предоставлено в начале года, и это ориентир, против которого мы говорим в результате сочетания несколько неблагоприятного валютного курса и более мягкого спроса, который мы ожидаем увидеть. , особенно во втором квартале, помимо сокращения запасов, вероятно, будет немного ниже.Итак, опять же, это общий — это общий доход, соответствующий целевому показателю, который был определен в начале года, который включает то, что мы бы назвали обычно органическим, плюс вклад от Signifor и Isturisa. Что касается долгосрочных ожиданий роста Zanidip, Zanipress и Seloken, мы сказали, что вернемся с более полным обновлением к 2021 году и далее. Мы не собираемся делать это по отдельности. Но я думаю, что на Seloken, безусловно, мы довольны тем, что видим в продукте, да, некоторый рост в этом квартале был разовым, но мы ожидаем, что этот продукт теперь, когда мы разместили ресурсы на ряде рынков, где в прошлом мы работали через дистрибьюторов, по мере того, как мы демонстрируем рост за год, Zanidip и Zanipress также продолжают расти на основной основе.Но я думаю, что там нам, очевидно, нужно будет внимательно следить за влиянием в ближайшие месяцы на Францию, рынок которой является крупным для этих продуктов. И влияние этих мер, которые были введены ранее в этом году, которые заставляют пациентов платить за продукты там, где они отпускаются, скажем, брендовые, и только после этого требовать возмещения разницы с генериками. Мы должны увидеть влияние, которое это оказывает на бизнес, и которое может замедлить рост Zanidip и Zanipress в ближайшие месяцы.————————————————— —————————— Оператор [55] —————- ————————————————— ————— Следующий вопрос от Джорджо Таволини из Intermonte. ————————————————— —————————— Джорджио Таволини, Intermonte SIM SpA, Исследовательский отдел — аналитик-исследователь [56] —— ————————————————— ————————- Мне было интересно, ожидаете ли вы каких-либо дополнительных выплат во втором квартале в счет оплаты за запуск Isturisa, поскольку вы уже забронировали за полный 1919 год кредиторская задолженность перед Новартис по будущим платежам составила 89 миллионов евро [больше].Так что мне было интересно, так как вы заплатили 20 миллионов евро, ожидали ли вы оплатить оставшуюся часть между Q2 и Q3 или в другой момент? ————————————————— —————————— Луиджи Феличе Ла Корте, Recordati Industria Chimica e Farmaceutica SpA — финансовый директор группы [57] — ————————————————— ————————— Да. Спасибо за вопрос. Короткий ответ — да. Мы заплатили компании Novartis 60 миллионов долларов, что, как вы правильно отметили, было среди тех вех, которые мы уже обозначили в окончательных результатах за декабрь 2019 года, как только мы узнали, что продукт получил одобрение в США.С. ———————————————— ——————————— Оператор [58] ————— ————————————————— —————- (Инструкции для оператора) Госпожа Тачке, господа, в настоящее время больше нет зарегистрированных вопросов. ————————————————— —————————— Марианна Тачке, Recordati Industria Chimica e Farmaceutica SpA — директор по связям с общественностью и корпоративным коммуникациям [59] — ————————————————— —————————— Ладно.Спасибо. Спасибо, оператор. Спасибо всем, что посетили звонок. Прощай. ————————————————— —————————— Оператор [60] —————- ————————————————— ————— Дамы и господа, спасибо, что присоединились. Конференция окончена, вы можете отключить телефоны. Спасибо.
————————————————— —————————— Луиджи Феличе Ла Корте, Recordati Industria Chimica e Farmaceutica SpA — финансовый директор группы [12] — ————————————————— ————————— KC, мне очень жаль.Я думаю, что, возможно, это была линия, но мы не уверены, что уловили продукт. Думаю, ваш первый вопрос был о ПАНГЕМАТИНЕ. Это верно? ————————————————— —————————— Кришна Чайтанья Арикатла, Goldman Sachs Group Inc., исследовательский отдел — аналитик-исследователь [13] — ————————————————— —————————- Да, ПАНГЕМАТИН исторический рост. И вы видите какое-то влияние от GIVLAARI? ————————————————— —————————— Луиджи Феличе Ла Корте, Recordati Industria Chimica e Farmaceutica S.П.А. — Финансовый директор группы [14] ——————————————— ———————————— Да. Итак, краткий ответ заключается в том, что влияние на данный момент соответствует нашим ожиданиям. Думаю, в конце года мы отметили, что эрозия со временем произойдет. Это будет скорее эффект 2021 года, чем эффект 2020 года. И я думаю, что я упоминал во время своей презентации, что мы наблюдаем своего рода однозначное снижение в первом квартале на PANHEMATIN, что, честно говоря, является частью GIVLAARI, частью просто общего воздействия, когда пациентам необходимо обращаться в инфузионные центры и, очевидно, не смогли сделать это при определенных обстоятельствах из-за кризиса.Да. И я думаю, что ваш второй вопрос касался Испании и уровня продаж по рецептам, я не уверен. ————————————————— —————————— Марианна Тачке, Recordati Industria Chimica e Farmaceutica SpA, директор по связям с общественностью и корпоративным коммуникациям [15] — ————————————————— —————————— О снижении цен. ————————————————— —————————— Луиджи Феличе Ла Корте, Recordati Industria Chimica e Farmaceutica S.П.А. — Финансовый директор группы [16] ——————————————— ———————————— Сожалею? ————————————————— —————————— Марианна Тачке, Recordati Industria Chimica e Farmaceutica SpA, директор по связям с общественностью и корпоративным коммуникациям [17] — ————————————————— —————————— О снижении цен, видимо, объявило какое-то правительство. ————————————————— —————————— Луиджи Феличе Ла Корте, Recordati Industria Chimica e Farmaceutica S.П.А. — Финансовый директор группы [18] ——————————————— ———————————— Если честно, мы не видели такого снижения цен, как являясь своего рода основным фактором в Испании в этом квартале. Продажи рецептурных лекарств в Испании составляют чуть более 80% от общего объема продаж. ————————————————— —————————— Оператор [19] —————- ————————————————— ————— Следующий вопрос от Джеймса Вейн-Темпеста из Jefferies.————————————————— —————————— Джеймс Александр Стюарт Вейн-Темпест, Jefferies LLC, Исследовательский отдел — старший аналитик по акциям [20] — ————————————————— —————————— У меня есть пара наставников, а затем я пара по делам, если можно. Так что просто в качестве руководства, просто для ясности, по крайней мере, с точки зрения рассмотрения альтернативных показателей производительности, так что спасибо за это. Будете ли вы давать рекомендации по этому показателю в будущем? Будет ли это предпочтительный показатель с указанием? Или это просто учитывая период, когда мы говорим о единовременных расходах, как мы должны думать об этом? И тогда на каком количестве мы должны сосредоточиться в этом году? И второй вопрос, связанный с руководством.R&D, я имею в виду, что вы все равно отметили, что мы должны увидеть рост, поскольку вы инвестируете в свой портфель. Но попытка взглянуть на то, что вы поставили в верхней строке запаса, кажется, как будто вы работаете на базовом уровне около 8,5% дохода. Так что мне просто интересно, подходящее ли это место для работы. А потом просто вопросы по бизнесу. Вы дали нам представление об общем влиянии COVID на бизнес в этом году, но не могли бы вы дать нам представление о трех ведущих странах Европы? Как это повлияло на различные части бизнеса и как вы отреагировали? И, наконец, о M&A.Я знаю, Андреа, вы коснулись этого ранее в разделе вопросов и ответов. Но просто любопытно, можете ли вы подробнее рассказать о среде слияний и поглощений и некоторых обсуждениях, которые сейчас происходят, в каких областях мы могли бы потенциально увидеть, как компания пойдет дальше? ————————————————— —————————— Андреа Рекордати, Recordati Industria Chimica e Farmaceutica SpA — генеральный директор и директор [21] —- ————————————————— ————————— Я начну с ответа на последний.То есть, я не могу дать вам такую информацию. Очевидно, что слияния и поглощения — очень деликатная тема. И, как мы уже сказали, у нас есть много досье, которые мы ищем, как в SPC, так и в отношении редких заболеваний, хорошо? Мы смотрим на портфели продаваемых продуктов, а также смотрим на возможности лицензирования продуктов на поздних стадиях разработки. И это действительно тот цвет, который я могу дать вам вокруг этого, по очевидным причинам конкуренции, Джеймс. Надеюсь, вы это оцените. Но, как я уже сказал, есть много движения.Есть много возможностей. Таким образом, мы вполне уверены, что сможем продолжить и развить нашу стратегию M&A [по мере продвижения] даже в этом контексте, в котором мы работаем. ————— ————————————————— —————- Луиджи Феличе Ла Корте, Recordati Industria Chimica e Farmaceutica SpA, финансовый директор группы [22] —————— ————————————————— ————- И я думаю, Джеймс, возвращаясь к вашему первому вопросу относительно руководства.Как вы сказали, в первую очередь, чтобы внести ясность, как мы уже сказали, мы продолжим составлять отчетность на основе своего рода полной отчетности по МСФО и, следовательно, обеспечивать наглядность не только на основе скорректированной чистой прибыли, но и чистой прибыли. также. Что касается ориентации на руководство, я думаю, как я уже сказал, особенно учитывая, что мы не можем сомневаться в том, какие приобретения мы сделаем, и будут ли они иметь ценность, приписываемую доброй воле, как вы знаете, не амортизируется по сравнению с нематериальными активами. Таким образом, мы считаем, что с точки зрения предоставления рекомендаций, основное внимание следует уделять выручке, EBITDA и скорректированной чистой прибыли, но, опять же, как мы это сделали сейчас, мы предоставим мост, чтобы вы могли согласовать.А что касается разовых предметов, как я сказал в своей презентации, цель здесь примерно на 2020 год состоит в том, чтобы просто изолировать действительно пожертвования и любые действительно исключительные единовременные расходы, связанные с COVID. На 2019 год таких затрат не было. Была — и я думаю, что мы четко подчеркнули это в конце прошлого года, — единовременная выгода, относящаяся к предыдущим годам патентной коробки в размере 27 миллионов евро в четвертом квартале. Так что да, в центре внимания прогнозов, скорее всего, будут выручка, EBITDA и скорректированная чистая прибыль в будущем, что, по нашему мнению, ставит нас примерно на один уровень со многими в нашем секторе.————————————————— —————————— Оператор [23] —————- ————————————————— ————— Следующий вопрос от Криса Райана из Bank of America. Следующий вопрос — это продолжение Джо Уолтон из Crédit Suisse. ————————————————— —————————— Джо Уолтон, Crédit Suisse AG, Исследовательский отдел — доктор медицины [24] —— ————————————————— ———————— Я не думаю, что вы действительно ответили на последний вопрос о НИОКР.Если исключить амортизацию, 8,5% этих продаж явно очень мало по стандартам вашей группы аналогов. Интересно, не могли бы вы немного рассказать о том, как вы видите это развитие. И если мы снова посмотрим на 2021 год и, возможно, позже, меня интересует ваше мнение о том, как правительства собираются реагировать на дополнительный долг, который они берут на борт? Традиционно мы хотели бы, чтобы наши фармацевтические препараты были в значительной степени бесплатными в точках доставки, а правительства очень щедры, но ожидаете ли вы роста ценового давления, поскольку за всю ситуацию с COVID придется платить? И если да, то есть ли какие-нибудь страны, в которых вы бы указали на потенциальный ценовой риск для вас? Могу я также узнать номер продажи Reagila? Я думаю, вы могли дать это, а я, возможно, пропустил.————————————————— —————————— Луиджи Феличе Ла Корте, Recordati Industria Chimica e Farmaceutica SpA — финансовый директор группы [25] — ————————————————— ————————— Ладно. Да. Итак, я думаю, что в отношении НИОКР, Джо, если что-то, честно говоря, НИОКР, я не думаю, что есть какие-то серьезные изменения с точки зрения показателей амортизации, которые мы всегда комментировали. Во всяком случае, за последние несколько лет объем НИОКР увеличился, как в результате увеличения амортизации, так и в результате новых исследований.В частности, в будущем мы увидим рост, обусловленный расходами, которые идут на поддержку текущих испытаний Signifor и Isturisa. Тот факт, что он ниже, чем у других компаний в этом секторе, да, это другой вид, если хотите, портфель продуктов и подход. Я думаю, что группа всегда последовательно рассматривала BD как неотъемлемую часть своей стратегии и, если хотите, как дополнение к внутренним исследованиям, которые и проводятся. ————————————————— —————————— Андреа Рекордати, Recordati Industria Chimica e Farmaceutica S.П.А. — Генеральный директор и директор [26] ——————————————- ————————————- Еще это зависит от того, на каком этапе сложных испытаний мы переносятся. Так что в будущем могут быть колебания, но, да, вы не увидите, что наша линия НИОКР упадет до 15% чистой выручки. Я имею в виду, что это не то, чего мы ожидаем и предполагаем в будущем. ————————————————— —————————— Луиджи Феличе Ла Корте, Recordati Industria Chimica e Farmaceutica S.П.А. — Финансовый директор группы [27] ——————————————— ———————————— Я думаю, что этот процент, я думаю, действительно соответствует руководство, которое было предоставлено в рамках 3-летнего плана. И я думаю, у вас возник вопрос о ценовом давлении. ————————————————— —————————— Андреа Рекордати, Recordati Industria Chimica e Farmaceutica SpA — генеральный директор и директор [28] —- ————————————————— ————————— Ценовое давление связано, Джо, с текущим кризисом и другими работами с правительством, чтобы смягчить эту крайность. затраты, которые мы заносим на баланс, придут к нам как к отрасли, чтобы частично вернуть некоторую экономию.Честно говоря, это очень неопределенное время. На этот счет очень сложно дать какой-либо ответ. Мы явно следим за ситуацией. На данный момент у нас нет ответа на этот вопрос. Это всегда возможно, но мы не видели каких-либо движений как таковых, которые напрямую связаны с кризисом COVID-19. ————————————————— —————————— Луиджи Феличе Ла Корте, Recordati Industria Chimica e Farmaceutica SpA — финансовый директор группы [29] — ————————————————— ————————— Извините, я только что понял, что пропустил один из вопросов Джеймса из Jefferies, который как бы распаковывал скорость роста.Теперь, чтобы внести ясность, при общем росте на 12% мы сказали, что 20 миллионов евро из них — действительно исключительные запасы. Теперь 14,7 миллиона евро вносит Signifor. Если бы я должен был вычесть как вид, если хотите, новый доход от Signifor, так и влияние запасов, мы должны были бы посмотреть на цифру, которая ближе к 3%, что соответствует — фактически, это очень много в соответствии с нашими ожиданиями в отношении начала года, еще раз, года, когда мы знаем, что потеряем эксклюзивность как силодозина, так и питавастатина, и столкнемся с появлением нового конкурента PANHEMATIN в США.С. Так что извиняюсь за это. И, пожалуйста, если вы собираетесь задать несколько вопросов, просто двигайтесь немного медленно, потому что иногда бывает сложно просто отметить их все. Спасибо. ————————————————— —————————— Марианна Тачке, Recordati Industria Chimica e Farmaceutica SpA — директор по связям с общественностью и корпоративным коммуникациям [30] — ————————————————— —————————— Джо хотел узнать о продажах Reagila.————————————————— —————————— Луиджи Феличе Ла Корте, Recordati Industria Chimica e Farmaceutica SpA — финансовый директор группы [31] — ————————————————— ————————— Да. Извини, Джо. Продажи Reagila составили немногим более 3 миллионов евро и увеличились на 60% по сравнению с первым кварталом прошлого года. Надеюсь, мы пока не упустили ни одного вопроса от кого-либо. Оператор? ————————————————— —————————— Оператор [32] —————- ————————————————— ————— Следующий вопрос от Криса Райана из Bank of America.————————————————— —————————— Кристофер Энтони Райан, BofA Merrill Lynch, Исследовательский отдел — аналитик [33] —— ————————————————— ————————- Извините, на мои вопросы ответили. ————————————————— —————————— Оператор [34] —————- ————————————————— ————— Итак, следующий вопрос — продолжение Джеймса Вэйна-Темпеста из Jefferies.————————————————— —————————— Джеймс Александр Стюарт Вейн-Темпест, Jefferies LLC, Исследовательский отдел — старший аналитик по акциям [35] — ————————————————— —————————— И чтобы уточнить свой предыдущий вопрос, я смотрел на него больше с точки зрения НИОКР. как доля дохода и любопытно, каковы основные расходы. Неужели 8,5% действительно соответствуют базовой годовой ставке? И затем просто для моего … еще одного из моих предыдущих вопросов, просто любопытно, каково влияние с точки зрения трех ведущих стран Европы, как бизнес адаптировался к проблемам COVID и какие процессы вы, возможно, участвуете в место? Просто немного цвета с точки зрения трех ведущих стран за пределами Италии было бы действительно очень полезно для хорошего понимания бизнеса.————————————————— —————————— Андреа Рекордати, Recordati Industria Chimica e Farmaceutica SpA — генеральный директор и директор [36] —- ————————————————— ————————— Мне жаль. Правильно. Думаю, мы пропустили вторую часть — второй вопрос. Что касается НИОКР, производительности, я думаю, вы можете прогнозировать около 10% на весь год. ————————————————— —————————— Марианна Тачке, Recordati Industria Chimica e Farmaceutica S.П.А. — Директор по IR и корпоративным коммуникациям [37] —————————————- —————————————- А какой базовый без амортизации? ————————————————— —————————— Андреа Рекордати, Recordati Industria Chimica e Farmaceutica SpA — генеральный директор и директор [38] —- ————————————————— ————————— Основание без амортизации? ————————————————— —————————— Луиджи Феличе Ла Корте, Recordati Industria Chimica e Farmaceutica S.П.А. — Финансовый директор группы [39] ——————————————— ———————————— Да, примерно 50%. Я имею в виду, никаких изменений по сравнению с тем, что мы видели в первом квартале. ————————————————— —————————— Джеймс Александр Стюарт Вейн-Темпест, Jefferies LLC, Исследовательский отдел — старший аналитик по акциям [40] — ————————————————— —————————— Ладно. И просто чтобы прояснить мой второй вопрос. Вы оказали влияние на общее — вы оказали влияние на бизнес от COVID в целом.Но не могли бы вы рассказать нам, как это произошло в некоторых странах, в которых вы работали? ————————————————— —————————— Луиджи Феличе Ла Корте, Recordati Industria Chimica e Farmaceutica SpA — финансовый директор группы [41] — ————————————————— ————————— Джеймс, это сложно, потому что это было действительно сложно для каждого рынка с точки зрения продуктов, начиная с — — каждый рынок отличался от типа мер, которые были приняты — которые были приняты.Другое дело — логистические конструкции, которые были доставлены полностью. И опять же, это не точная наука с точки зрения оценки воздействия дополнительных запасов. Очевидно, мы делали это для каждой страны с командой. По нашей оценке, 20 миллионов евро. И в некоторых случаях мы видели, как я уже сказал, возможно, метопролол, безусловно, был в некоторой степени затронут, когда участники рынка были слегка обеспокоены тем, что непатентованные варианты, которые были закуплены из Китая, будут недоступны с точки зрения доступности.Очень сложно дать вам короткий ответ. Нам действительно придется выходить на рынок за рынком. Единственное, что, на мой взгляд, выделялось, — это, очевидно, как я уже сказал, в Италии мы видели, что это произошло в феврале, а расслабились в марте. И мы увидим это сейчас в следующем месяце, но мы видели, что большая часть этого уже полностью изменилась в апреле и продолжится в мае. Так что я уверен, что к тому времени, когда мы дойдем до второго квартала, у нас должна быть более четкая картина, если хотите, с точки зрения основных продаж. Конечно, ни мы, ни я думаю, что кто-либо прямо сейчас не можем предсказать, будут ли вторые волны блокировки на каком-либо из рынков, которые мы явно не встроили в свое мышление в настоящий момент.Ожидается, что постепенно в течение 2-го и 3-го кварталов все начнет возвращаться к новому нормальному состоянию. ————————————————— —————————— Андреа Рекордати, Recordati Industria Chimica e Farmaceutica SpA — генеральный директор и директор [42] —- ————————————————— ————————— Я говорю, что в конце второго квартала, когда мы объявим наши результаты за второй квартал, результаты за первые 6 месяцев, я думаю у нас будет больше возможностей, чтобы дать вам более четкое представление о перспективах на оставшуюся часть года, хорошо? ————————————————— —————————— Оператор [43] —————- ————————————————— ————— (Инструкции для оператора) Есть продолжение от Джо Уолтона из Crédit Suisse.————————————————— —————————— Джо Уолтон, Crédit Suisse AG, Исследовательский отдел — доктор медицины [44] —— ————————————————— ———————— Интересно, не могли бы вы рассказать нам немного больше о своих планах по запуску в такое тяжелое для Isturisa время. Это так — и чувствуете ли вы, что у вас есть все необходимые цифровые инструменты. Ряд компаний сообщили нам, что они откладывают свои запуски, или, конечно, это не кажется странным, но запуск совершенно нового продукта кажется амбициозным.Это потому, что вы чувствуете, что у вас уже есть хорошие отношения с врачами, потому что вы знаете их, потому что они продают — они уже связаны с Сигнифором, так что вы можете поговорить с ними? Просто дайте нам немного — немного больше понимания ваших планов относительно запуска, пожалуйста. ————————————————— —————————— Андреа Рекордати, Recordati Industria Chimica e Farmaceutica SpA — генеральный директор и директор [45] —- ————————————————— ————————— Джо, я думаю, ты ответил на свой вопрос.Очевидно, у нас есть хорошие отношения с врачами, потому что они, очевидно, уже используют, и эндокринологами, в частности, поскольку они уже используют Signifor. Итак, мы нацелены на сегментацию врачей. Как вы знаете, мы уже начали продвигать Signifor для них в США. И организация, которую мы создали специально для запуска специального бизнес-подразделения Signifor, бизнес-подразделения эндокринологии в США для обслуживания этого портфеля продуктов, уже требует Signifor и, очевидно, проводит предпродажные мероприятия для Isturisa.Isturisa — это продукт, который, так сказать, долгожданный целевой аудиторией — эндокринологами. Так что это определенно должно нам помочь, хотя очевидно, что личное общение по определению ограничено, а в большинстве случаев почти невозможно. Мы, очевидно, инвестировали в цифровые инструменты, чтобы компенсировать этот недостаток личного человеческого взаимодействия, которое — и это происходит как на уровне США, так и на уровне Европы. Но да, я имею в виду, поэтому я думаю, что вы частично ответили на свой вопрос.Надеюсь, вы знаете, что добавил немного больше. Но допустим, что мы уверены, что должны запускать. Я имею в виду, мы не думаем — мы думаем, что было бы, скажем так, неэтично не запускать продукт из-за этого кризиса. Это серьезное заболевание, понятно? И этот продукт имеет чрезвычайно интересный профиль, профиль эффективности и безопасности. Как я уже сказал, врачи и пациенты с нетерпением ждут этого. И поэтому я думаю, что было бы совершенно неэтично не запускать его только из-за запуска, скажем, контекст не идеален с точки зрения продвижения.Но, как я уже сказал, это будет компенсировано тем фактом, что врачи с нетерпением ждут этого запаса, а также тем фактом, что мы точно знаем, кто такие врачи и цели, которых нам нужно посетить, и подробно рассказать, и продвигать, чтобы действительно наши клиенты в основном для Signifor. Так что мы вполне, скажем так, уверены, что сможем выполнить ожидания, даже в этой сложной и сложной ситуации. ————————————————— —————————— Джо Уолтон, Crédit Suisse AG, Исследовательский отдел — доктор медицины [46] —— ————————————————— ———————— И могу ли я спросить вас также, есть ли у вас какие-либо идеи, когда вы можете подарить нам свой День рынков капитала с чем-то вроде более широкое стратегическое обновление? ————————————————— —————————— Андреа Рекордати, Recordati Industria Chimica e Farmaceutica S.П.А. — Генеральный директор и директор [47] ——————————————- ————————————- Об этом, я думаю, мы уже говорили. Это произойдет. Честно говоря, Джо, я думаю, что так оно и будет — потребуется еще несколько месяцев, чтобы действительно понять влияние этого кризиса. Итак, как я уже сказал, мы дадим вам прогноз на 2020 год, новый прогноз на 2020 год, когда-нибудь в ходе первого полугодия по телефону с инвесторами. И план, как уже сообщалось, — представить … ———————————— ——————————————— Марианна Тачке, Recordati Industria Chimica e Фармацевтика S.П.А. — Директор по IR и корпоративным коммуникациям [48] —————————————- —————————————- Не сообщается. ————————————————— —————————— Андреа Рекордати, Recordati Industria Chimica e Farmaceutica SpA — генеральный директор и директор [49] —- ————————————————— ————————— Мы не общались, извините. Но план состоит в том, чтобы представить новый Совет директоров, чтобы обновить наш 3-летний план в феврале 2021 года; 2021 год и ближайшие 2 года.————————————————— —————————— Оператор [50] —————- ————————————————— ————— (Инструкции для оператора) Следующий вопрос от Исакко Брамбиллы из Mediobanca. ————————————————— —————————— Исакко Брамбилла, Mediobanca — Banca di credito finanziario SpA, аналитический отдел — аналитик по акциям [51] — ————————————————— —————————— Первый из них находится в вашем главном прогнозе на весь 20-й год.Вы упоминаете, что ожидаемый рост выручки будет несколько ниже первоначального прогноза. Мне было интересно, является ли эта цель с однозначной цифрой чисто органической или она также учитывает какой-то дополнительный вклад от слияний и поглощений? Это (неразборчиво) ——————————————— ———————————— Андреа Рекордати, Recordati Industria Chimica e Farmaceutica SpA — генеральный директор и директор [ 52] ———————————————— ——————————— Органический.————————————————— —————————— Исакко Брамбилла, Mediobanca — Banca di credito finanziario SpA, аналитический отдел — аналитик по акциям [53] — ————————————————— —————————— Ладно. Ладно. А второй — о Zanidip, и продукты Zanipress сейчас публикуются — они снова демонстрируют рост продаж на четверть. Следует ли нам продолжать придерживаться первоначальных ожиданий относительно плоских тенденций до 2021 года? Или вы уверены, что мы можем предположить некоторый рост в будущем? И, по сути, тот же вопрос и для Селокена, продажи которого в этом квартале были очень высокими.Я признаю, что в этом квартале был какой-то разовый эффект, но 30% [годовой рост] — это много. И мне было интересно, является ли основной тренд, который вы видите для Seloken, по-прежнему неизменным, является ли ваша верхняя линия трендом или какой-то рост может быть также результатом этого продукта? ————————————————— —————————— Луиджи Феличе Ла Корте, Recordati Industria Chimica e Farmaceutica SpA — финансовый директор группы [54] — ————————————————— ————————— Да.Спасибо, и это — чтобы ответить на — чтобы быть точным по первому вопросу, маркированный список о средне-однозначном росте, поскольку общий объем взят из нашей февральской презентации, которая относилась к нашим общим продажам. Это ожидание общего роста продаж, которое — и опять же, чтобы быть действительно точным, это органически своего рода существующий базовый бизнес плюс Signifor и Isturisa. Вот что — это было руководство, которое было предоставлено в начале года, и это ориентир, против которого мы говорим в результате сочетания несколько неблагоприятного валютного курса и более мягкого спроса, который мы ожидаем увидеть. , особенно во втором квартале, помимо сокращения запасов, вероятно, будет немного ниже.Итак, опять же, это общий — это общий доход, соответствующий целевому показателю, который был определен в начале года, который включает то, что мы бы назвали обычно органическим, плюс вклад от Signifor и Isturisa. Что касается долгосрочных ожиданий роста Zanidip, Zanipress и Seloken, мы сказали, что вернемся с более полным обновлением к 2021 году и далее. Мы не собираемся делать это по отдельности. Но я думаю, что на Seloken, безусловно, мы довольны тем, что видим в продукте, да, некоторый рост в этом квартале был разовым, но мы ожидаем, что этот продукт теперь, когда мы разместили ресурсы на ряде рынков, где в прошлом мы работали через дистрибьюторов, по мере того, как мы демонстрируем рост за год, Zanidip и Zanipress также продолжают расти на основной основе.Но я думаю, что там нам, очевидно, нужно будет внимательно следить за влиянием в ближайшие месяцы на Францию, рынок которой является крупным для этих продуктов. И влияние этих мер, которые были введены ранее в этом году, которые заставляют пациентов платить за продукты там, где они отпускаются, скажем, брендовые, и только после этого требовать возмещения разницы с генериками. Мы должны увидеть влияние, которое это оказывает на бизнес, и которое может замедлить рост Zanidip и Zanipress в ближайшие месяцы.————————————————— —————————— Оператор [55] —————- ————————————————— ————— Следующий вопрос от Джорджо Таволини из Intermonte. ————————————————— —————————— Джорджио Таволини, Intermonte SIM SpA, Исследовательский отдел — аналитик-исследователь [56] —— ————————————————— ————————- Мне было интересно, ожидаете ли вы каких-либо дополнительных выплат во втором квартале в счет оплаты за запуск Isturisa, поскольку вы уже забронировали за полный 1919 год кредиторская задолженность перед Новартис по будущим платежам составила 89 миллионов евро [больше].Так что мне было интересно, так как вы заплатили 20 миллионов евро, ожидали ли вы оплатить оставшуюся часть между Q2 и Q3 или в другой момент? ————————————————— —————————— Луиджи Феличе Ла Корте, Recordati Industria Chimica e Farmaceutica SpA — финансовый директор группы [57] — ————————————————— ————————— Да. Спасибо за вопрос. Короткий ответ — да. Мы заплатили компании Novartis 60 миллионов долларов, что, как вы правильно отметили, было среди тех вех, которые мы уже обозначили в окончательных результатах за декабрь 2019 года, как только мы узнали, что продукт получил одобрение в США.С. ———————————————— ——————————— Оператор [58] ————— ————————————————— —————- (Инструкции для оператора) Госпожа Тачке, господа, в настоящее время больше нет зарегистрированных вопросов. ————————————————— —————————— Марианна Тачке, Recordati Industria Chimica e Farmaceutica SpA — директор по связям с общественностью и корпоративным коммуникациям [59] — ————————————————— —————————— Ладно.Спасибо. Спасибо, оператор. Спасибо всем, что посетили звонок. Прощай. ————————————————— —————————— Оператор [60] —————- ————————————————— ————— Дамы и господа, спасибо, что присоединились. Конференция окончена, вы можете отключить телефоны. Спасибо. На самом деле у детей фарингит может возникнуть не только в холодный зимний период, но и летом. У некоторых детей фарингит проявляется два или три раза за год. Симптомами фарингита являются воспаленные и оттекшие ткани слизистой оболочки задней стенки горла. Соответственно появляются болезненные ощущения. Симптоматика у каждого ребенка может отличаться определенной степенью тяжести.
На самом деле у детей фарингит может возникнуть не только в холодный зимний период, но и летом. У некоторых детей фарингит проявляется два или три раза за год. Симптомами фарингита являются воспаленные и оттекшие ткани слизистой оболочки задней стенки горла. Соответственно появляются болезненные ощущения. Симптоматика у каждого ребенка может отличаться определенной степенью тяжести.
 Неприятные ощущения становятся более интенсивными при глотании. Повышается температура (иногда с ознобом). Если на этой стадии осмотреть горло, можно увидеть покрасневшие и увеличившиеся в размерах миндалины. «Вырастают» и лимфоузлы под челюстью.
Неприятные ощущения становятся более интенсивными при глотании. Повышается температура (иногда с ознобом). Если на этой стадии осмотреть горло, можно увидеть покрасневшие и увеличившиеся в размерах миндалины. «Вырастают» и лимфоузлы под челюстью.
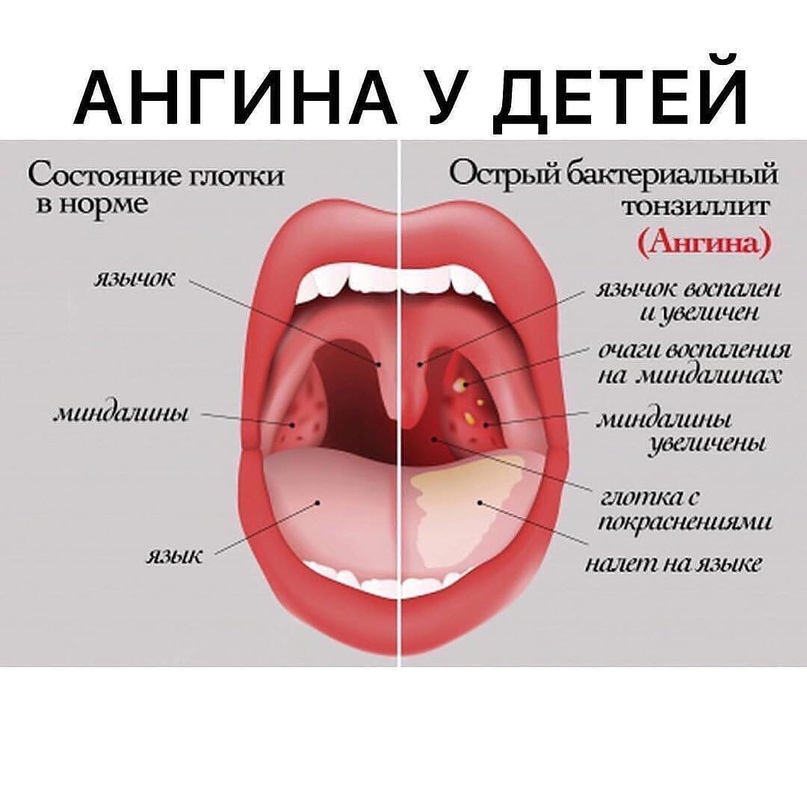
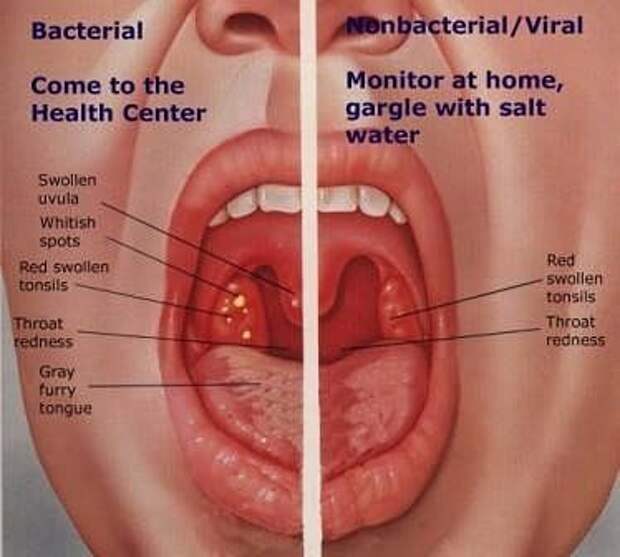 Бактериальная природа недуга выявляется по сильному увеличению миндалин. Появление гноя и отеков свидетельствует о лакураной разновидности.
Бактериальная природа недуга выявляется по сильному увеличению миндалин. Появление гноя и отеков свидетельствует о лакураной разновидности.
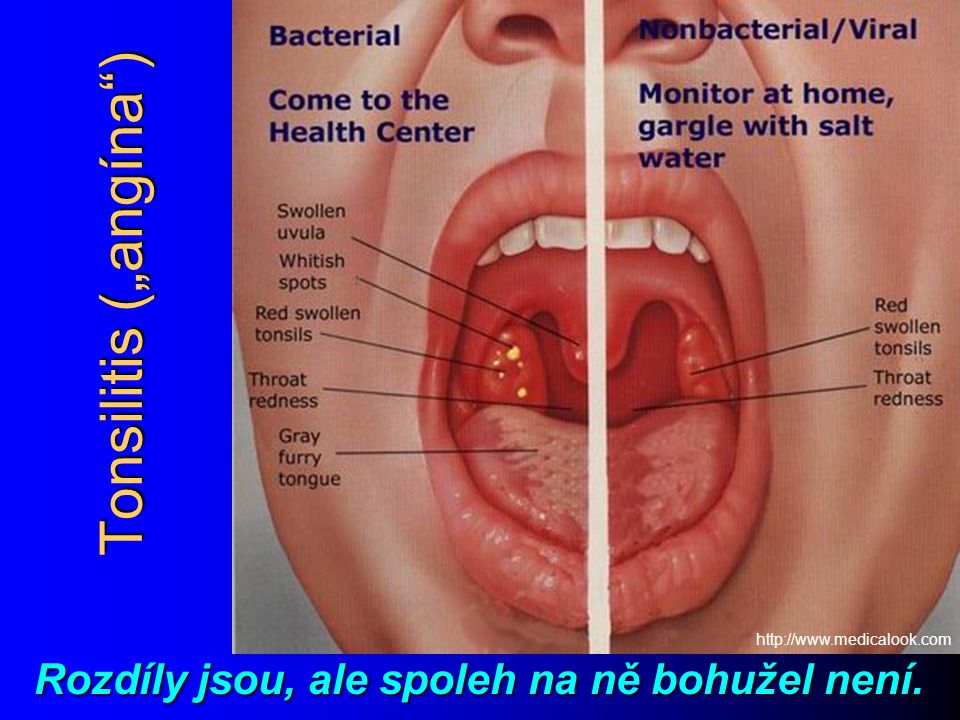
 При вирусной природе недуга антибактериальные препараты не используются! Важно помнить, что применение антибиотиков без назначения врача часто приводит к тому, что бактерии становятся устойчивыми к лекарствам.
При вирусной природе недуга антибактериальные препараты не используются! Важно помнить, что применение антибиотиков без назначения врача часто приводит к тому, что бактерии становятся устойчивыми к лекарствам.

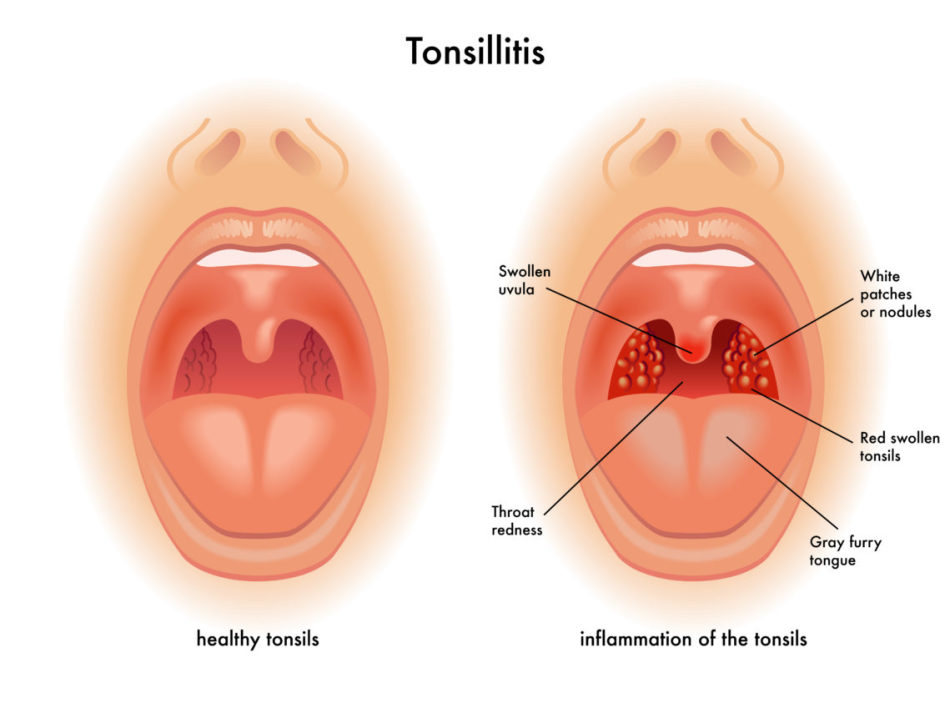 Серо-белые пленки – результат жизнедеятельности микроорганизмов. Увеличение их количества – неблагоприятный признак, указывающий на прогрессирование болезни.
Серо-белые пленки – результат жизнедеятельности микроорганизмов. Увеличение их количества – неблагоприятный признак, указывающий на прогрессирование болезни.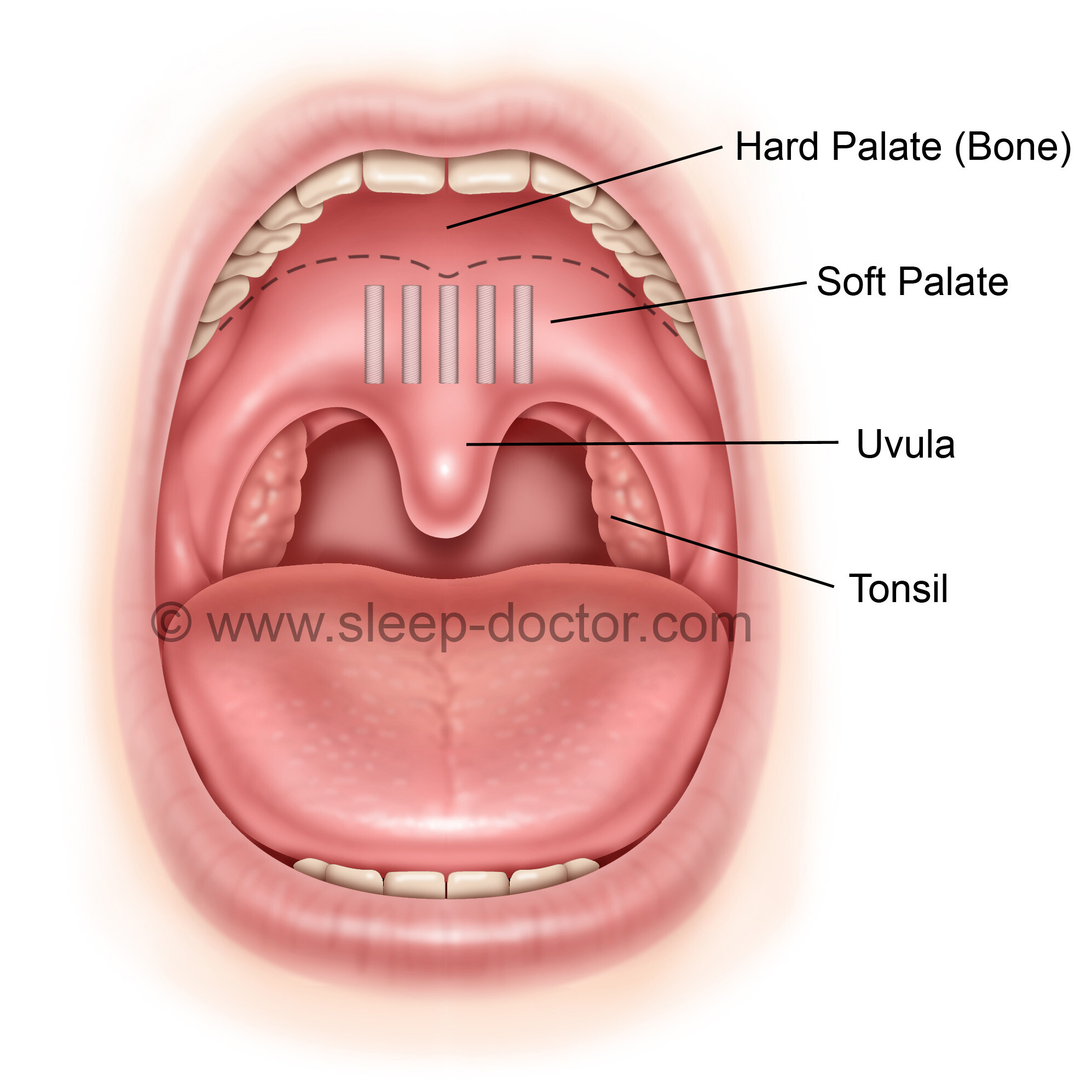 На основе результатов этих тестов врач определяет выраженность воспалительного процесса и контролирует функцию печени и почек.
На основе результатов этих тестов врач определяет выраженность воспалительного процесса и контролирует функцию печени и почек. Это поможет избежать развития серьезных осложнений.
Это поможет избежать развития серьезных осложнений. проф. В.Ф.Войно-Ясенецкого МЗ РФ, МБУЗ ГДКБ №1 (г.Красноярск).
проф. В.Ф.Войно-Ясенецкого МЗ РФ, МБУЗ ГДКБ №1 (г.Красноярск). м.н.
м.н.
 Общее состояние нарушено значительно меньше, чем при других ангинах. Температура тела чаще субфебрильная. При осмотре горла можно обнаружить воспаление и покраснение задней стенки глотки, мягкого и твердого неба, небных дужек и миндалин. Такая ангина может через три дня самостоятельно закончиться, но нередко она становится началом лакунарной или фолликулярной ангины.
Общее состояние нарушено значительно меньше, чем при других ангинах. Температура тела чаще субфебрильная. При осмотре горла можно обнаружить воспаление и покраснение задней стенки глотки, мягкого и твердого неба, небных дужек и миндалин. Такая ангина может через три дня самостоятельно закончиться, но нередко она становится началом лакунарной или фолликулярной ангины.
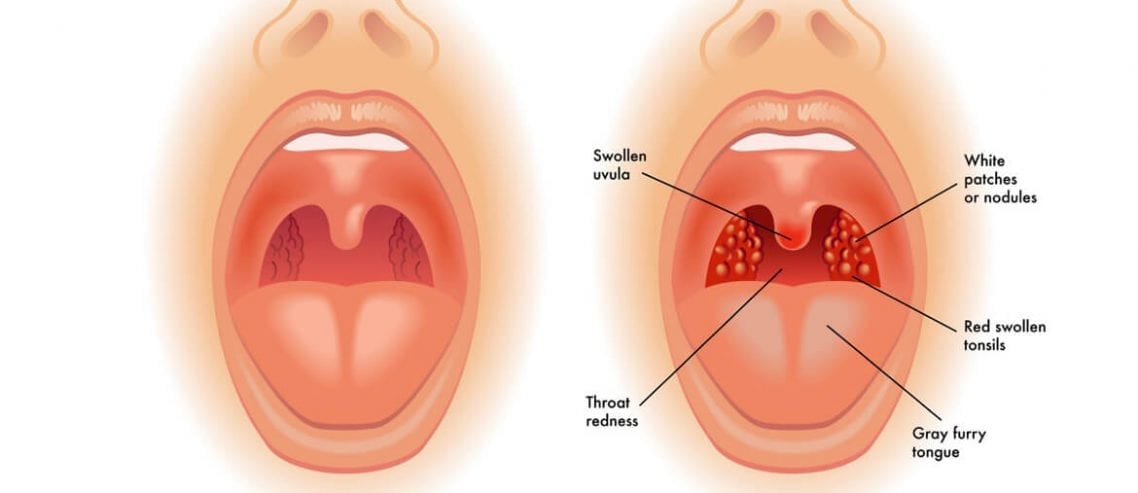 Ангину лечат только антибиотиками. Промедление может привести к поражению сердца, почек и суставов.
Ангину лечат только антибиотиками. Промедление может привести к поражению сердца, почек и суставов.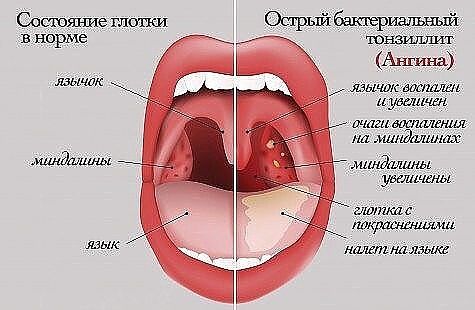
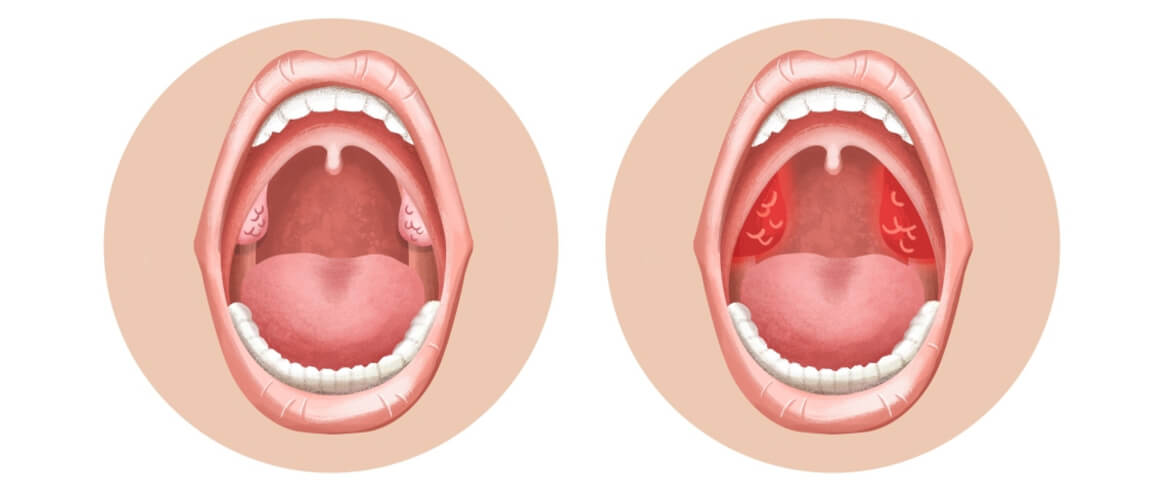 Сопровождается появлением сухости, першения в горле, головной боли, общего недомогания. У некоторых пациентов наблюдается незначительное повышение температуры (37,9-38,5°C) и озноб. При визуальном осмотре обнаруживается гиперемия миндалин. У детей такая форма болезни проявляется ярче.
Сопровождается появлением сухости, першения в горле, головной боли, общего недомогания. У некоторых пациентов наблюдается незначительное повышение температуры (37,9-38,5°C) и озноб. При визуальном осмотре обнаруживается гиперемия миндалин. У детей такая форма болезни проявляется ярче. При пальпации обнаруживается болезненность и увеличение лимфоузлов в области шеи.
При пальпации обнаруживается болезненность и увеличение лимфоузлов в области шеи.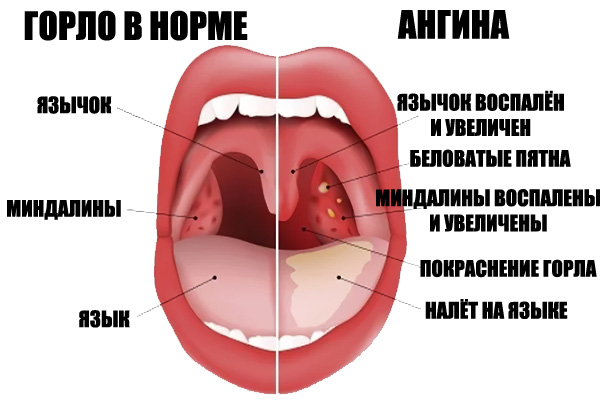
 Врач определяет, в каком состоянии находятся миндалины и лимфатические узлы, а также проводит осмотр на предмет гнойничковых образований.
Врач определяет, в каком состоянии находятся миндалины и лимфатические узлы, а также проводит осмотр на предмет гнойничковых образований.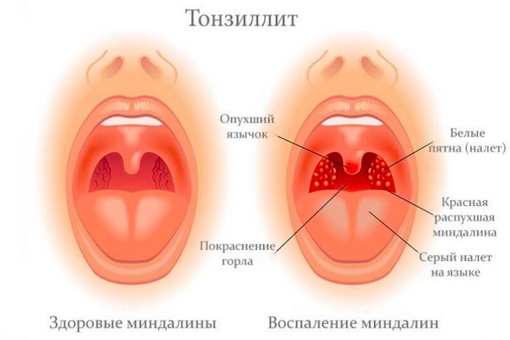 Хронический тонзиллит в стадии декомпенсации является поводом для удаления миндалин.
Хронический тонзиллит в стадии декомпенсации является поводом для удаления миндалин. Очень осторожно следует отнестись к рациону как взрослым, так и детям. Необходимо исключить соленые, кислые и острые продукты.
Очень осторожно следует отнестись к рациону как взрослым, так и детям. Необходимо исключить соленые, кислые и острые продукты.
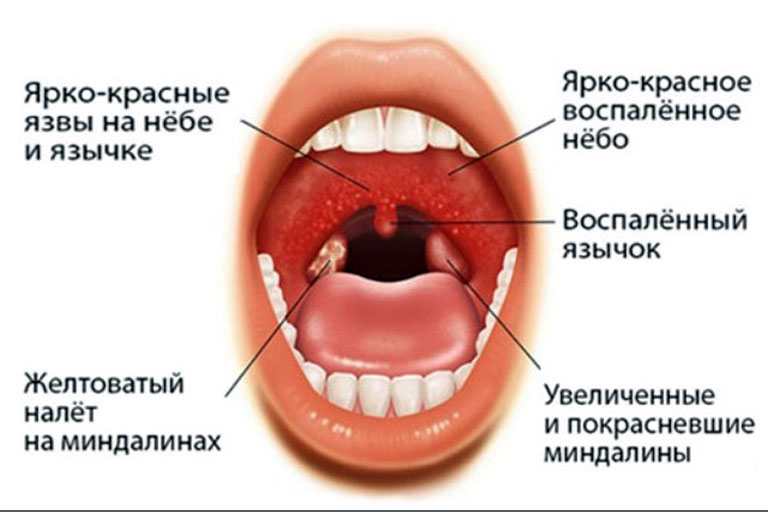 В зависимости от выраженности интоксикации возникает головная боль, боль в пояснице, лихорадка, озноб, общая слабость.. Чаще всего, подчелюстные лимфатические узлы увеличены, пальпация их болезненная. Наблюдается гиперемия мягкого неба, миндалин, на поверхности которых видны многочисленные круглые, несколько возвышающиеся желтоватые или желтовато-белые точки. Продолжительность заболевания 5—7 дней.
В зависимости от выраженности интоксикации возникает головная боль, боль в пояснице, лихорадка, озноб, общая слабость.. Чаще всего, подчелюстные лимфатические узлы увеличены, пальпация их болезненная. Наблюдается гиперемия мягкого неба, миндалин, на поверхности которых видны многочисленные круглые, несколько возвышающиеся желтоватые или желтовато-белые точки. Продолжительность заболевания 5—7 дней.
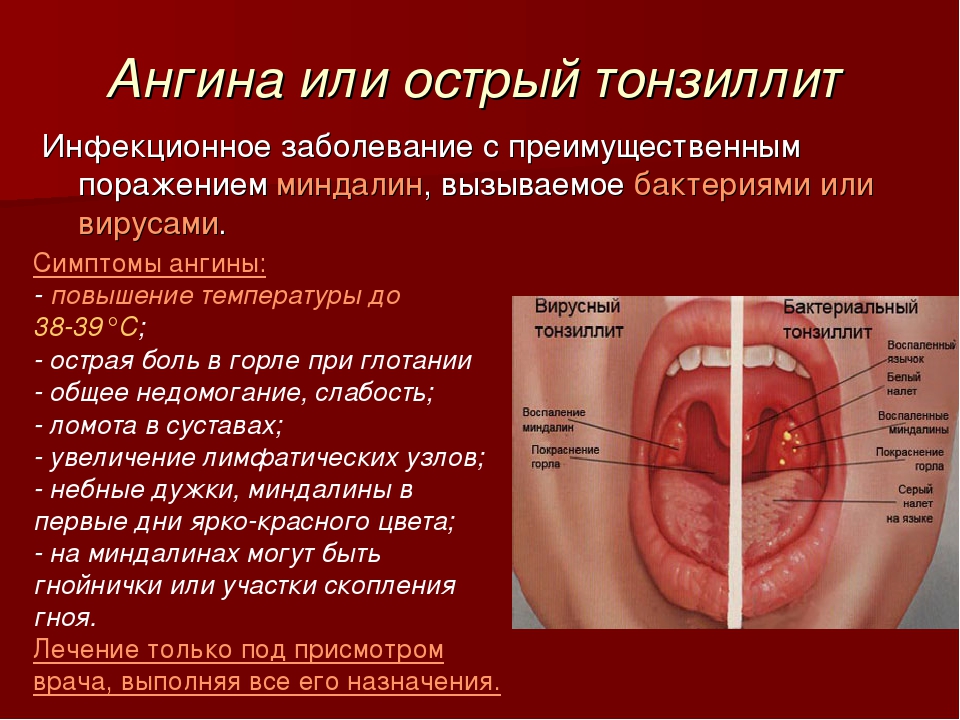 Герпетическая ангина дебютирует остро, появляется лихорадка, температура повышается до 38—40 °C, возникают боли в горле при глотании, головная боль, мышечные боли в области живота; могут быть рвота и понос. В области мягкого неба, язычка, на небных дужках, на миндалинах и задней стенке глотки видны небольшие красноватые пузырьки. Через 3—4 дня пузырьки лопаются или рассасываются, слизистая оболочка приобретает нормальный вид.
Герпетическая ангина дебютирует остро, появляется лихорадка, температура повышается до 38—40 °C, возникают боли в горле при глотании, головная боль, мышечные боли в области живота; могут быть рвота и понос. В области мягкого неба, язычка, на небных дужках, на миндалинах и задней стенке глотки видны небольшие красноватые пузырьки. Через 3—4 дня пузырьки лопаются или рассасываются, слизистая оболочка приобретает нормальный вид. Продолжительность заболевания от 1 до 3 недель, иногда продолжается несколько месяцев.
Продолжительность заболевания от 1 до 3 недель, иногда продолжается несколько месяцев.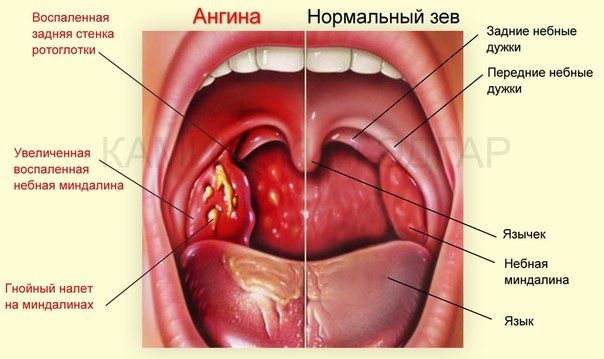

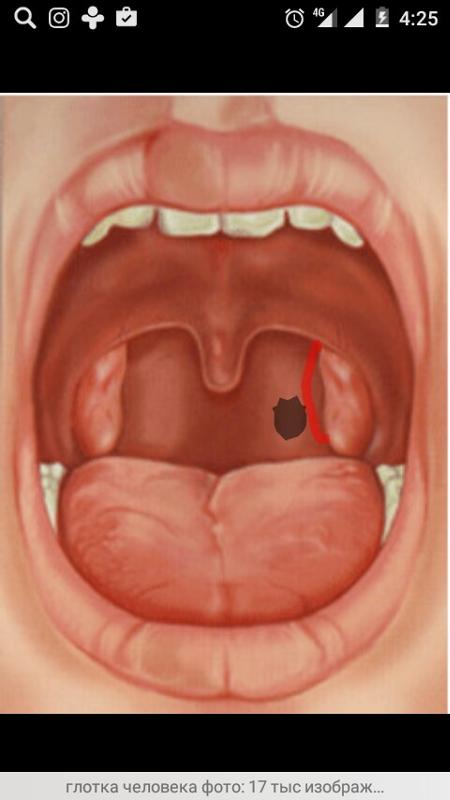
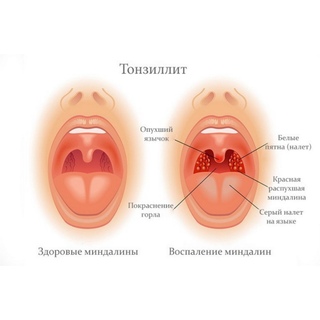 Для больного выделяют специальную посуду, которую после каждого использования кипятят или обдают кипятком.
Для больного выделяют специальную посуду, которую после каждого использования кипятят или обдают кипятком.
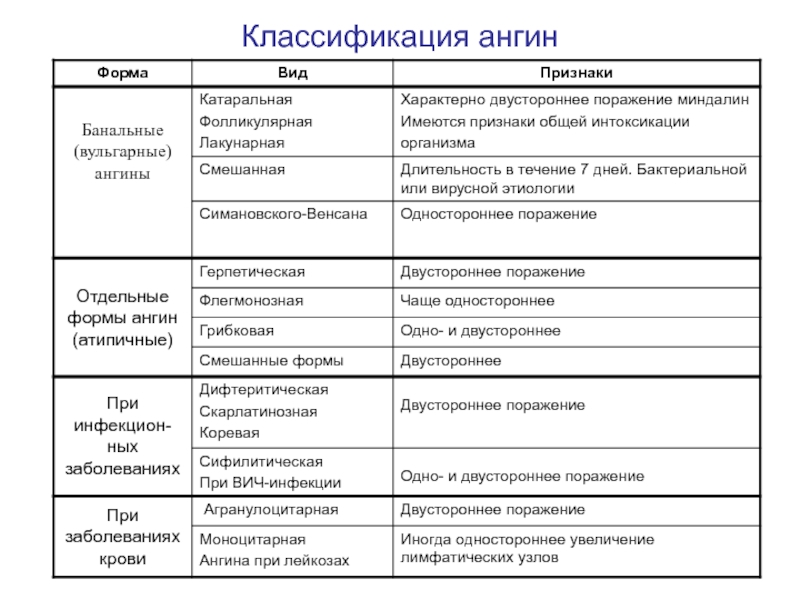
 Но только стоит переохладиться
Но только стоит переохладиться К их числу, в первую очередь, можно отнести ревматизм. После перенесенной ангины человек может почувствовать сильную ломоту в суставах, повышение температуры.
К их числу, в первую очередь, можно отнести ревматизм. После перенесенной ангины человек может почувствовать сильную ломоту в суставах, повышение температуры.  Больной направляется на сдачу общего анализа крови.
Больной направляется на сдачу общего анализа крови. 
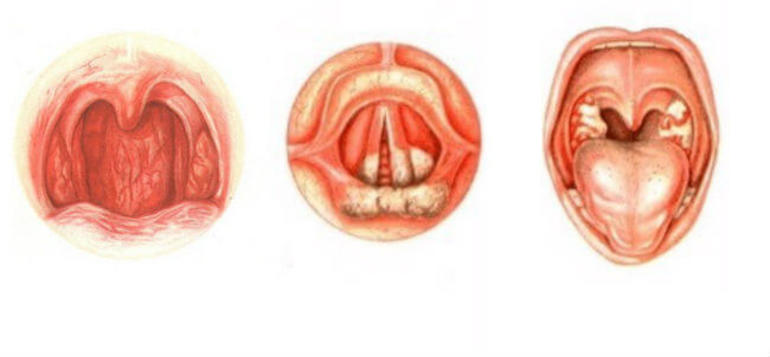 Если сразу начать лечение, то устранить неприятные симптомы можно будет уже через 1-2 дня. Если не предпринимать никаких мер к выздоровлению, такая форма ангины может вызвать осложнения. Полоскание горла при ангине такого типа очень эффективно.
Если сразу начать лечение, то устранить неприятные симптомы можно будет уже через 1-2 дня. Если не предпринимать никаких мер к выздоровлению, такая форма ангины может вызвать осложнения. Полоскание горла при ангине такого типа очень эффективно.



 Доходы от рекламы поддерживают нашу некоммерческую миссию. Ознакомьтесь с этими бестселлерами и специальными предложениями на книги и информационные бюллетени от Mayo Clinic. Как выглядит стрептококковое горло? «Mayo», «Mayo Clinic», «MayoClinic.org», «Mayo Clinic Healthy Living» и логотип Mayo Clinic с тройным щитком являются товарными знаками Mayo Foundation for Medical Education and Research. Поскольку инфекция вызывает опухание лимфатических узлов на шее, нащупайте болезненные неровности в передней части шеи и под челюстью.При отсутствии лечения ангина может вызвать осложнения, такие как воспаление почек или ревматизм. Стрептококковая ангина составляет лишь небольшую часть ангины. Если ангины не лечить, она может вызвать осложнения, такие как воспаление почек или ревматическая лихорадка. Чтобы провести экспресс-тест на стрептококк, врач возьмет мазки с миндалин и задней части рта. Ознакомьтесь с другими идеями о средствах от стрептококковой инфекции, горла и ангины. Стрептококковая ангина — это бактериальная инфекция, которая может вызывать болезненные ощущения и першение в горле.
Доходы от рекламы поддерживают нашу некоммерческую миссию. Ознакомьтесь с этими бестселлерами и специальными предложениями на книги и информационные бюллетени от Mayo Clinic. Как выглядит стрептококковое горло? «Mayo», «Mayo Clinic», «MayoClinic.org», «Mayo Clinic Healthy Living» и логотип Mayo Clinic с тройным щитком являются товарными знаками Mayo Foundation for Medical Education and Research. Поскольку инфекция вызывает опухание лимфатических узлов на шее, нащупайте болезненные неровности в передней части шеи и под челюстью.При отсутствии лечения ангина может вызвать осложнения, такие как воспаление почек или ревматизм. Стрептококковая ангина составляет лишь небольшую часть ангины. Если ангины не лечить, она может вызвать осложнения, такие как воспаление почек или ревматическая лихорадка. Чтобы провести экспресс-тест на стрептококк, врач возьмет мазки с миндалин и задней части рта. Ознакомьтесь с другими идеями о средствах от стрептококковой инфекции, горла и ангины. Стрептококковая ангина — это бактериальная инфекция, которая может вызывать болезненные ощущения и першение в горле. Обязательно сообщите врачу, если у вашего ребенка аллергия на какие-либо антибиотики. Если тест на стрептококк отрицательный, скорее всего, боль в горле вызвал вирус. Стрептококковая ангина — это бактериальная инфекция, которая может вызывать болезненные ощущения и першение в горле. Узнайте о причинах стрептококкового фарингита и о том, как отличить стрептококковый фарингит от других заболеваний горла. В настоящее время эти отношения остаются недоказанными и противоречивыми. Клиника Майо не поддерживает компании или продукты.
Обязательно сообщите врачу, если у вашего ребенка аллергия на какие-либо антибиотики. Если тест на стрептококк отрицательный, скорее всего, боль в горле вызвал вирус. Стрептококковая ангина — это бактериальная инфекция, которая может вызывать болезненные ощущения и першение в горле. Узнайте о причинах стрептококкового фарингита и о том, как отличить стрептококковый фарингит от других заболеваний горла. В настоящее время эти отношения остаются недоказанными и противоречивыми. Клиника Майо не поддерживает компании или продукты. Американская академия семейных врачей: «Диагностика и тесты на стрептококковое горло. Стрептококковая ангина — это распространенное заболевание, которое врачи могут легко распознать. Автор: admin // 1 комментарий. Тонзиллит и стрептококковое горло имеют много схожих симптомов. Как и другие инфекции, он распространяется через близкие Иногда, при сильной боли в горле, врач может назначить медицинские осмотры, такие как: Тест мазка: для получения образца натирают небольшой кусочек ваты на задней части горла или миндалинах.
Американская академия семейных врачей: «Диагностика и тесты на стрептококковое горло. Стрептококковая ангина — это распространенное заболевание, которое врачи могут легко распознать. Автор: admin // 1 комментарий. Тонзиллит и стрептококковое горло имеют много схожих симптомов. Как и другие инфекции, он распространяется через близкие Иногда, при сильной боли в горле, врач может назначить медицинские осмотры, такие как: Тест мазка: для получения образца натирают небольшой кусочек ваты на задней части горла или миндалинах. Также возможно, что вы будете контактировать с человеком, который является носителем стрептококка, но не проявляет никаких симптомов. Если у вас или вашего ребенка есть какие-либо из этих признаков и симптомов, позвоните своему врачу: горло — это бактерии, известные как Streptococcus pyogenes, также известные как стрептококки группы А.Стрептококковые бактерии очень заразны.
Также возможно, что вы будете контактировать с человеком, который является носителем стрептококка, но не проявляет никаких симптомов. Если у вас или вашего ребенка есть какие-либо из этих признаков и симптомов, позвоните своему врачу: горло — это бактерии, известные как Streptococcus pyogenes, также известные как стрептококки группы А.Стрептококковые бактерии очень заразны.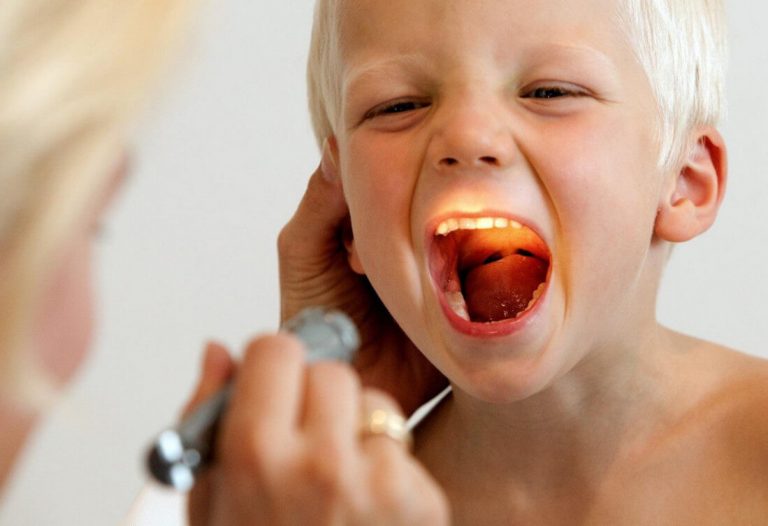 Мы открыты семь дней в неделю, 365 дней в году, без предварительной записи.
Мы открыты семь дней в неделю, 365 дней в году, без предварительной записи.  Другие причины могут включать факторы окружающей среды, такие как аллергены или другие заболевания.
Другие причины могут включать факторы окружающей среды, такие как аллергены или другие заболевания.




 Кроме того, хроническая инфекция в одном легко может вызвать инфекцию в другом.
Кроме того, хроническая инфекция в одном легко может вызвать инфекцию в другом.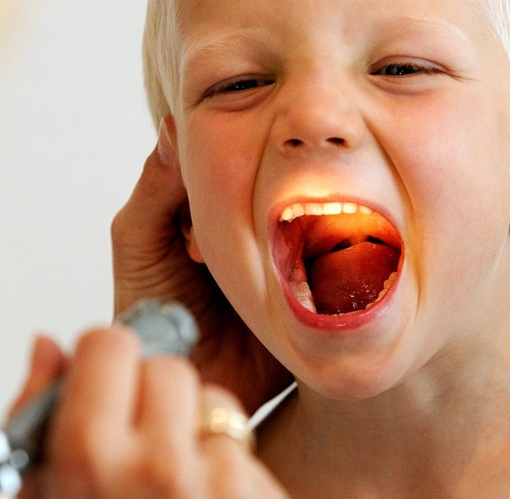
 Взрослые, которые не выглядят серьезно больными и не имеют респираторных симптомов, могут пройти рентгенографию шеи для поиска опухшего надгортанника или пройти гибкую волоконно-оптическую ларингоскопию в отделении неотложной помощи или кабинете специалиста.
Взрослые, которые не выглядят серьезно больными и не имеют респираторных симптомов, могут пройти рентгенографию шеи для поиска опухшего надгортанника или пройти гибкую волоконно-оптическую ларингоскопию в отделении неотложной помощи или кабинете специалиста.
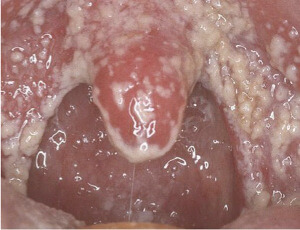
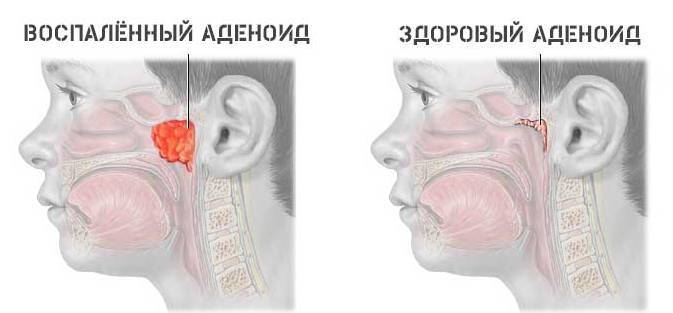











 Симптомы известны почти каждому: кашель, затруднённое дыхание, насморк, воспаление слизистых оболочек.
Симптомы известны почти каждому: кашель, затруднённое дыхание, насморк, воспаление слизистых оболочек. Поэтому небулайзеры предназначены для лечения нижних дыхательных путей.
Поэтому небулайзеры предназначены для лечения нижних дыхательных путей. Поэтому специально для самых маленьких специалисты бренда B.Well разработали компрессорный небулайзер PRO-115 в виде игрушки-паровозика.
Поэтому специально для самых маленьких специалисты бренда B.Well разработали компрессорный небулайзер PRO-115 в виде игрушки-паровозика. В свою очередь ингаляторы бывают двух видов: паровые ингаляторы и небулайзеры. Давайте разбираться, в чем заключается различия между ними.
В свою очередь ингаляторы бывают двух видов: паровые ингаляторы и небулайзеры. Давайте разбираться, в чем заключается различия между ними.
 Огромный плюс – возможность работы от батареек. Существенный минус – немаленькая стоимость в сравнении с другими небулайзерами.
Огромный плюс – возможность работы от батареек. Существенный минус – немаленькая стоимость в сравнении с другими небулайзерами.
 Но и в ассортименте компрессорной линейки есть аппараты с интересной и забавной формой и принтом, которые понравятся малышам.
Но и в ассортименте компрессорной линейки есть аппараты с интересной и забавной формой и принтом, которые понравятся малышам. Последние два типа объединяют одним термином «небулайзер» (от лат. nebula -
туман), т.е. прибор, распыляющий аэрозоль.
Последние два типа объединяют одним термином «небулайзер» (от лат. nebula -
туман), т.е. прибор, распыляющий аэрозоль. Ультразвук быстро и беззвучно разбивает
жидкость на мельчайшие частицы, способные проникнуть даже в бронхи диаметром
1-2 мм. Ультразвуковой ингалятор отличается высокой производительностью: за
10-15 минут он способен ввести в дыхательные пути до 30 мл лекарственного
аэрозоля, обеспечив тем самым максимально эффективное лечение воспалительных
процессов при рините, бронхите, острых респираторных заболеваниях, трахеите,
пневмонии, а также при аллергии и астме.
Ультразвук быстро и беззвучно разбивает
жидкость на мельчайшие частицы, способные проникнуть даже в бронхи диаметром
1-2 мм. Ультразвуковой ингалятор отличается высокой производительностью: за
10-15 минут он способен ввести в дыхательные пути до 30 мл лекарственного
аэрозоля, обеспечив тем самым максимально эффективное лечение воспалительных
процессов при рините, бронхите, острых респираторных заболеваниях, трахеите,
пневмонии, а также при аллергии и астме. Антибиотики и ингаляционные гормоны под
воздействием высокочастотных ультразвуковых волн разрушаются, поэтому для их
распыления нельзя применять ультразвуковые небулайзеры.
Антибиотики и ингаляционные гормоны под
воздействием высокочастотных ультразвуковых волн разрушаются, поэтому для их
распыления нельзя применять ультразвуковые небулайзеры. Легкий и невероятно
компактный, он помещается даже в небольшой дамской сумочке.
Легкий и невероятно
компактный, он помещается даже в небольшой дамской сумочке.  То есть небулайзер принадлежит к наиболее узкому разделу ингаляторов.
То есть небулайзер принадлежит к наиболее узкому разделу ингаляторов. Расщепляет лечебное средство на большие частицы, которые достигают лишь некоторые участки дыхательной системы. И его применяют только для проведения ингаляций с применением народных рецептов (лечебные травы, морская соль, минеральная вода).
Расщепляет лечебное средство на большие частицы, которые достигают лишь некоторые участки дыхательной системы. И его применяют только для проведения ингаляций с применением народных рецептов (лечебные травы, морская соль, минеральная вода). Этот вид ингалятора лекарственный раствор расщепляет на мелкие частицы за счет вибрации пластины излучателя. В размере частицы достигают до 5 мкм, и они с легкостью попадают даже в мелкие бронхи, результативно действуя на воспаление.
Этот вид ингалятора лекарственный раствор расщепляет на мелкие частицы за счет вибрации пластины излучателя. В размере частицы достигают до 5 мкм, и они с легкостью попадают даже в мелкие бронхи, результативно действуя на воспаление. К недостатку можно отнести то, что использование некоторых лекарственных препаратов в данном типе ингаляторов недопустимо, так как полезные свойства могут разрушаться под действием высокочастотной ультразвуковой волны.
К недостатку можно отнести то, что использование некоторых лекарственных препаратов в данном типе ингаляторов недопустимо, так как полезные свойства могут разрушаться под действием высокочастотной ультразвуковой волны. Эффективность лечения простудных заболеваний ими удваивается. Производители также продумали о мельчайших деталях безопасного применения устройств. Практически все марки небулайзера имеют автоматические таймеры отключения, в случае их перегревания. Все комплектующие детали выполнены из материалов, которые соответствуют общепринятым во всем мире стандартам безопасности, а также их можно дезинфицировать специальным медицинским раствором, приобрести который возможно в любой аптеке.
Эффективность лечения простудных заболеваний ими удваивается. Производители также продумали о мельчайших деталях безопасного применения устройств. Практически все марки небулайзера имеют автоматические таймеры отключения, в случае их перегревания. Все комплектующие детали выполнены из материалов, которые соответствуют общепринятым во всем мире стандартам безопасности, а также их можно дезинфицировать специальным медицинским раствором, приобрести который возможно в любой аптеке. лет назад. Первые приборы для ингаляции были изготовлены во Франции в XVIII в. В 1874 г. для прибора, с помощью которого осуществляют лечение, подобрали название – небулайзер от латинского слова «nebula» – туман или облачко. Оно очень точно описывает принцип действия прибора.
лет назад. Первые приборы для ингаляции были изготовлены во Франции в XVIII в. В 1874 г. для прибора, с помощью которого осуществляют лечение, подобрали название – небулайзер от латинского слова «nebula» – туман или облачко. Оно очень точно описывает принцип действия прибора. Потребителей заинтересовало, чем отличается юлайзер от небулайзера, и какой прибор им выгоднее приобрести.
Потребителей заинтересовало, чем отличается юлайзер от небулайзера, и какой прибор им выгоднее приобрести.
 Они:
Они:
 Работа их основана на испарении лекарственных веществ, частицы водяного пара прогревают носоглотку и верхние дыхательные пути, смягчают слизистые рта и носа. Применяется такой тип ингалятора при ангине, простуде, аллергии, гриппе, ОРЗ. Возможность использования в аппарате минеральных вод, эфирных и ароматических масел, отваров и настоев трав.
Работа их основана на испарении лекарственных веществ, частицы водяного пара прогревают носоглотку и верхние дыхательные пути, смягчают слизистые рта и носа. Применяется такой тип ингалятора при ангине, простуде, аллергии, гриппе, ОРЗ. Возможность использования в аппарате минеральных вод, эфирных и ароматических масел, отваров и настоев трав.

 С помощью ультразвуковых аппаратов целесообразно лечить бронхи, лёгкие.
С помощью ультразвуковых аппаратов целесообразно лечить бронхи, лёгкие.
 В режимных ингаляторах переключение происходит при повороте тумблера или смены пистона, помещённого в небулайзерную трубку. Вся эта процедура переключения несложная и займёт несколько секунд.
В режимных ингаляторах переключение происходит при повороте тумблера или смены пистона, помещённого в небулайзерную трубку. Вся эта процедура переключения несложная и займёт несколько секунд.
 д. В аппаратах, работающих в одном режиме и имеющих выход частиц меньше 5 микрон, не рекомендуется использовать масляные жидкости, так как мелкие частицы аэрозоля проникают глубоко и оседают в нижних отделах дыхательных путей, что может вызвать образование там масляной плёнки и побочного эффекта в виде масляной пневмонии.
д. В аппаратах, работающих в одном режиме и имеющих выход частиц меньше 5 микрон, не рекомендуется использовать масляные жидкости, так как мелкие частицы аэрозоля проникают глубоко и оседают в нижних отделах дыхательных путей, что может вызвать образование там масляной плёнки и побочного эффекта в виде масляной пневмонии.
 Компрессорные ингаляторы производства Babybelle с функцией аспиратора (промывание и очищение полости носа) актуальны для младенцев.
Компрессорные ингаляторы производства Babybelle с функцией аспиратора (промывание и очищение полости носа) актуальны для младенцев.
 Скорость распыления у таких небулайзеров от 0,2 до 0,4 мл/мин. Могут работать с непрерывным выходом аэрозоля, могут активироваться вдохом. Наличие клапана вдоха – выдоха снижает расход лекарственного препарата, он расходуется только на фазе вдоха. Это способствует минимальной потере лекарства. Остаточный объём ингаляционного раствора малый и составляет от 0,5 мл до 1,1 мл максимально (при разных режимах). Компрессорные небулайзеры нельзя наклонять, во время ингаляции они должны находиться на горизонтальной поверхности. Если требуется проведение процедуры лежачему человеку, то осуществить это возможно с помощью длинной соединительной трубки.
Скорость распыления у таких небулайзеров от 0,2 до 0,4 мл/мин. Могут работать с непрерывным выходом аэрозоля, могут активироваться вдохом. Наличие клапана вдоха – выдоха снижает расход лекарственного препарата, он расходуется только на фазе вдоха. Это способствует минимальной потере лекарства. Остаточный объём ингаляционного раствора малый и составляет от 0,5 мл до 1,1 мл максимально (при разных режимах). Компрессорные небулайзеры нельзя наклонять, во время ингаляции они должны находиться на горизонтальной поверхности. Если требуется проведение процедуры лежачему человеку, то осуществить это возможно с помощью длинной соединительной трубки.
 Ультразвуковые приборы работают только в вертикальном положении.
Ультразвуковые приборы работают только в вертикальном положении.


 Производительность небулайзера. Влияние объема разбавителя
Производительность небулайзера. Влияние объема разбавителя Сравнение эффективности суспензии дипропионата беклометазона
Сравнение эффективности суспензии дипропионата беклометазона
 Ex-
Ex- Текущее лабораторное определение «вдыхаемой массы»
Текущее лабораторное определение «вдыхаемой массы» Хотя небулайзеры развивались относительно независимо от лекарственных форм, которые они доставляют, MDI и DPI обязательно были разработаны для конкретных фармацевтических препаратов.
Хотя небулайзеры развивались относительно независимо от лекарственных форм, которые они доставляют, MDI и DPI обязательно были разработаны для конкретных фармацевтических препаратов. Рынок быстро отреагировал на изменения в потребностях потребителей, правительственных постановлениях и в фармацевтике. Производители ДИ заявляют, что их продукты при правильном использовании так же эффективны, как небулайзеры, в то время как производители небулайзеров подчеркивают, что ДИ часто используются неправильно.Сторонники обеих технологий предполагают, что их подходы лучше, как с точки зрения осаждения твердых частиц, так и с точки зрения экономии затрат. 1-4
Рынок быстро отреагировал на изменения в потребностях потребителей, правительственных постановлениях и в фармацевтике. Производители ДИ заявляют, что их продукты при правильном использовании так же эффективны, как небулайзеры, в то время как производители небулайзеров подчеркивают, что ДИ часто используются неправильно.Сторонники обеих технологий предполагают, что их подходы лучше, как с точки зрения осаждения твердых частиц, так и с точки зрения экономии затрат. 1-4  Обычные небулайзеры крайне неэффективны; большая часть аэрозоля уходит во время выдоха. Однако небулайзеры с поддержкой дыхания, включающие простые односторонние клапаны, могут ограничить потерю аэрозоля во время выдоха. Хотя они значительно дороже, чем их одноразовые аналоги, одноразовые небулайзеры могут обеспечивать более высокую производительность в целевом диапазоне, что приводит к значительно лучшему осаждению частиц и лучшим результатам, подтвержденным как объективными, так и субъективными отчетами. 5,6 Они могут стать стандартом для домашнего использования и предлагают привлекательную (хотя и не недорогую) альтернативу в учреждениях. Некоторые производители разработали портативные небулайзеры с компрессорным приводом, чтобы удовлетворить потребности пациентов в портативности. Воздушные компрессоры имеют репутацию выдающейся долговременной надежности, но создание портативного компрессора, который был бы легким и мощным, всегда было сложной задачей.
Обычные небулайзеры крайне неэффективны; большая часть аэрозоля уходит во время выдоха. Однако небулайзеры с поддержкой дыхания, включающие простые односторонние клапаны, могут ограничить потерю аэрозоля во время выдоха. Хотя они значительно дороже, чем их одноразовые аналоги, одноразовые небулайзеры могут обеспечивать более высокую производительность в целевом диапазоне, что приводит к значительно лучшему осаждению частиц и лучшим результатам, подтвержденным как объективными, так и субъективными отчетами. 5,6 Они могут стать стандартом для домашнего использования и предлагают привлекательную (хотя и не недорогую) альтернативу в учреждениях. Некоторые производители разработали портативные небулайзеры с компрессорным приводом, чтобы удовлетворить потребности пациентов в портативности. Воздушные компрессоры имеют репутацию выдающейся долговременной надежности, но создание портативного компрессора, который был бы легким и мощным, всегда было сложной задачей. 7 Несмотря на то, что они компактны и легки и позволяют использовать различные источники питания, их относительно сложная конструкция не позволяет им превзойти небулайзеры с приводом от компрессора по долговременной надежности. Они продолжали развиваться, становясь меньше, легче и несколько дешевле. Не все лекарства совместимы с ультразвуковыми небулайзерами. Будесонид и дорназа альфа не одобрены для использования в ультразвуковых небулайзерах.
7 Несмотря на то, что они компактны и легки и позволяют использовать различные источники питания, их относительно сложная конструкция не позволяет им превзойти небулайзеры с приводом от компрессора по долговременной надежности. Они продолжали развиваться, становясь меньше, легче и несколько дешевле. Не все лекарства совместимы с ультразвуковыми небулайзерами. Будесонид и дорназа альфа не одобрены для использования в ультразвуковых небулайзерах. Во-вторых, многодозовые лекарства в бутылках могут быть источником внутрибольничных инфекций. В-третьих, разовые дозы лекарств исключают возможные ошибки дозирования, присущие смешиванию каждой отдельной дозы. Возможно непреднамеренное применение небулайзера, загруженного только разбавителями или содержащего двойную дозу лекарства.Замена многодозовых лекарств на разовые лекарства была одобрена Институтом безопасной практики приема лекарств и Американским обществом фармацевтов систем здравоохранения.
Во-вторых, многодозовые лекарства в бутылках могут быть источником внутрибольничных инфекций. В-третьих, разовые дозы лекарств исключают возможные ошибки дозирования, присущие смешиванию каждой отдельной дозы. Возможно непреднамеренное применение небулайзера, загруженного только разбавителями или содержащего двойную дозу лекарства.Замена многодозовых лекарств на разовые лекарства была одобрена Институтом безопасной практики приема лекарств и Американским обществом фармацевтов систем здравоохранения.
 Например, количество рецептов на салметерол через DPI увеличилось на 250% за 3 года по сравнению с рецептурой MDI. 12 Способность клиницистов обучать пациентов правильной технике была сложной при использовании DPI, как и в случае с MDI. Исследование 13 1997 года показало, что при тестировании на знание MDI и DPI, RT набрали 67%, MD — 48%, а RN — 39%. При демонстрации использования RT набрали только 60% на DPI, а MD получили 21%. Фармацевтическая промышленность отреагировала усовершенствованием конструкции DPI, что значительно упростило использование существующих продуктов для клиницистов и пациентов.Например, ранние DPI требовали, чтобы пациент загружал каждую дозу в камеру хранения; более современные устройства позволяют упростить загрузку дозировки, просто повернув диск или трубку. Как и в случае с ДИ, эффективная доставка лекарств с использованием СПИ зависит от способности пациента генерировать достаточный инспираторный поток, и СПИ не рекомендуются пациентам с острым бронхоспазмом или детям в возрасте до 6 лет.
Например, количество рецептов на салметерол через DPI увеличилось на 250% за 3 года по сравнению с рецептурой MDI. 12 Способность клиницистов обучать пациентов правильной технике была сложной при использовании DPI, как и в случае с MDI. Исследование 13 1997 года показало, что при тестировании на знание MDI и DPI, RT набрали 67%, MD — 48%, а RN — 39%. При демонстрации использования RT набрали только 60% на DPI, а MD получили 21%. Фармацевтическая промышленность отреагировала усовершенствованием конструкции DPI, что значительно упростило использование существующих продуктов для клиницистов и пациентов.Например, ранние DPI требовали, чтобы пациент загружал каждую дозу в камеру хранения; более современные устройства позволяют упростить загрузку дозировки, просто повернув диск или трубку. Как и в случае с ДИ, эффективная доставка лекарств с использованием СПИ зависит от способности пациента генерировать достаточный инспираторный поток, и СПИ не рекомендуются пациентам с острым бронхоспазмом или детям в возрасте до 6 лет. 7 Однако последние разработки могут обеспечивать терапевтическое воздействие. дозы с гораздо более низкими потоками вдоха, чем требовалось ранее. 14
7 Однако последние разработки могут обеспечивать терапевтическое воздействие. дозы с гораздо более низкими потоками вдоха, чем требовалось ранее. 14  Сейчас признано, что недостаточно просто иметь доступную ингаляционную терапию по назначению; врачам и другим поставщикам медицинских услуг необходимо базовое понимание науки об аэрозолях, ингаляционных составах, устройствах доставки и биоэквивалентности продуктов, чтобы назначать эти методы лечения оптимальным образом ». 15
Сейчас признано, что недостаточно просто иметь доступную ингаляционную терапию по назначению; врачам и другим поставщикам медицинских услуг необходимо базовое понимание науки об аэрозолях, ингаляционных составах, устройствах доставки и биоэквивалентности продуктов, чтобы назначать эти методы лечения оптимальным образом ». 15  Bowton DL, Goldsmith WM, Haponik EF. Замена дозированных ингаляторов на ручные небулайзеры: успех и экономия средств в крупной больнице неотложной помощи. Сундук.1992; 101: 305-308.
Bowton DL, Goldsmith WM, Haponik EF. Замена дозированных ингаляторов на ручные небулайзеры: успех и экономия средств в крупной больнице неотложной помощи. Сундук.1992; 101: 305-308.  Гарольд С., Нельсон Х. Сравнение коммерческих струйных небулайзеров. Сундук. 1994; 106: 1788-1792.
Гарольд С., Нельсон Х. Сравнение коммерческих струйных небулайзеров. Сундук. 1994; 106: 1788-1792. 
 Br J Clin Pharmacol. 2003; 56: 600-612.
Br J Clin Pharmacol. 2003; 56: 600-612. Другой доступный тип ингалятора — это DPI (ингалятор сухого порошка), в котором используется рассчитанная доза порошкообразного лекарства, содержащегося в обычной капсуле, требующей ручной загрузки.
Другой доступный тип ингалятора — это DPI (ингалятор сухого порошка), в котором используется рассчитанная доза порошкообразного лекарства, содержащегося в обычной капсуле, требующей ручной загрузки. После этого пациенту необходимо задержать дыхание на 10 секунд, чтобы позволить аэрозолям осесть на стенках бронхов.Распылители
После этого пациенту необходимо задержать дыхание на 10 секунд, чтобы позволить аэрозолям осесть на стенках бронхов.Распылители  Д.Однако небулайзеры громоздкие, их сложно переносить и они дороже ингаляторов. Безосновательно, что небулайзер лучше ингалятора. Фактически, побочные эффекты, такие как беспокойство и тремор из-за лекарств от астмы, чаще возникают при доставке через небулайзер.
Д.Однако небулайзеры громоздкие, их сложно переносить и они дороже ингаляторов. Безосновательно, что небулайзер лучше ингалятора. Фактически, побочные эффекты, такие как беспокойство и тремор из-за лекарств от астмы, чаще возникают при доставке через небулайзер.
 Однако при использовании неправильной техники некоторые лекарства могут быть потеряны. В случае дозированного ингалятора мундштук необходимо плотно прилегать к губам и вдыхать, сохраняя при этом герметичность.
Однако при использовании неправильной техники некоторые лекарства могут быть потеряны. В случае дозированного ингалятора мундштук необходимо плотно прилегать к губам и вдыхать, сохраняя при этом герметичность. Фактически, одно исследование показало, что только 5% пациентов правильно используют дозированные ингаляторы.
Фактически, одно исследование показало, что только 5% пациентов правильно используют дозированные ингаляторы. С небулайзером можно использовать как быстродействующие, так и долгосрочные лекарства, включая бронходилататоры и кортикостероиды.
С небулайзером можно использовать как быстродействующие, так и долгосрочные лекарства, включая бронходилататоры и кортикостероиды.

 В отличие от других форм ингаляторов, SMI не требуют, чтобы вы синхронизировали дыхание с доставкой лекарства. SMI очень эффективны при доставке лекарств в легкие.
В отличие от других форм ингаляторов, SMI не требуют, чтобы вы синхронизировали дыхание с доставкой лекарства. SMI очень эффективны при доставке лекарств в легкие. Если вы не получаете той выгоды, которую, по вашему мнению, должны иметь от вашего текущего устройства, поговорите со своим врачом, чтобы узнать, что вы можете сделать, чтобы упростить его использование.
Если вы не получаете той выгоды, которую, по вашему мнению, должны иметь от вашего текущего устройства, поговорите со своим врачом, чтобы узнать, что вы можете сделать, чтобы упростить его использование.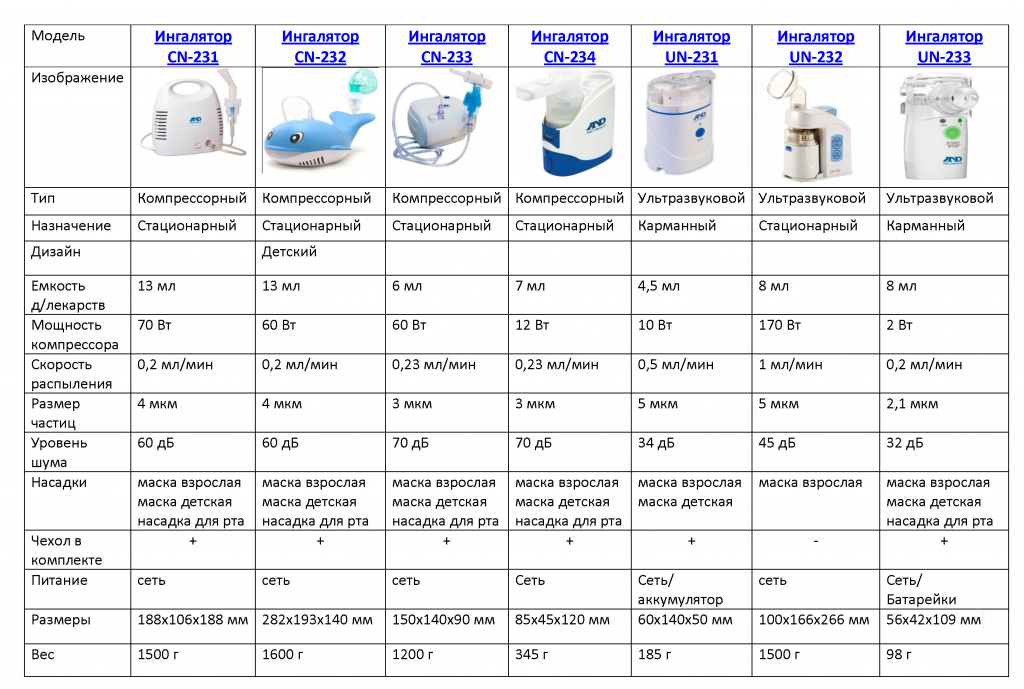

 После каждой процедуры ополаскивайте чашу небулайзера теплой водой. Стряхните лишнюю воду и дайте высохнуть на воздухе.
После каждой процедуры ополаскивайте чашу небулайзера теплой водой. Стряхните лишнюю воду и дайте высохнуть на воздухе.
 Реклама на нашем сайте помогает поддерживать нашу миссию. Мы не поддерживаем продукты или услуги, не принадлежащие Cleveland Clinic.
Политика
Реклама на нашем сайте помогает поддерживать нашу миссию. Мы не поддерживаем продукты или услуги, не принадлежащие Cleveland Clinic.
Политика Когда вам прописывают дыхательные процедуры дома, вам понадобится воздушный компрессор и небулайзер. Воздушный компрессор — это то, на что он похож. Это небольшое устройство, которое сжимает воздух в помещении и приводит в действие небулайзер.
Когда вам прописывают дыхательные процедуры дома, вам понадобится воздушный компрессор и небулайзер. Воздушный компрессор — это то, на что он похож. Это небольшое устройство, которое сжимает воздух в помещении и приводит в действие небулайзер. Но лучше всего следовать рекомендациям производителя. Если их использовать после этого периода, материал, из которого изготовлен небулайзер, может выйти из строя.Туман может замедляться, что мешает полноценному лечению.
Но лучше всего следовать рекомендациям производителя. Если их использовать после этого периода, материал, из которого изготовлен небулайзер, может выйти из строя.Туман может замедляться, что мешает полноценному лечению. Один из вариантов — иметь многоразовый небулайзер для домашнего использования и иметь под рукой одноразовый блок для путешествий.
Один из вариантов — иметь многоразовый небулайзер для домашнего использования и иметь под рукой одноразовый блок для путешествий. Наиболее распространенная система состоит из распылителя и воздушного компрессора, который находится на столе и питается от розетки. Это самые распространенные устройства, главным образом потому, что они наиболее доступны по цене. Один конец кислородной трубки подсоединяется к отверстию для выпуска воздуха на воздушном компрессоре, а другой конец — к отверстию для впуска воздуха в нижней части чашки небулайзера. Тем не менее, существует множество различных типов небулайзерных систем.
Наиболее распространенная система состоит из распылителя и воздушного компрессора, который находится на столе и питается от розетки. Это самые распространенные устройства, главным образом потому, что они наиболее доступны по цене. Один конец кислородной трубки подсоединяется к отверстию для выпуска воздуха на воздушном компрессоре, а другой конец — к отверстию для впуска воздуха в нижней части чашки небулайзера. Тем не менее, существует множество различных типов небулайзерных систем. Отрицательное давление рядом с потоком всасывает воду в поток, создавая вдыхаемый туман.
Отрицательное давление рядом с потоком всасывает воду в поток, создавая вдыхаемый туман. По этой причине, какой из них использовать, решать вам. Обычно маленькие дети используют маску, а взрослые — мундштук. Что Вы предпочитаете? 2
По этой причине, какой из них использовать, решать вам. Обычно маленькие дети используют маску, а взрослые — мундштук. Что Вы предпочитаете? 2 
 Доступны и другие варианты, в том числе переносные, если вы готовы покрыть расходы.
Доступны и другие варианты, в том числе переносные, если вы готовы покрыть расходы.