Боль в шее при глотании: причины и лечение
#!TerapevtNA4ALO!#
Некоторые болезни и патологические состояния протекают в нашем организме настолько незаметно, что распознать их мы можем не сразу, и только усиливающийся со временем дискомфорт просигнализирует об имеющихся неполадках. Другие же заболевания, наоборот, сразу дают о себе знать неприятными или болезненными ощущениями. Одно из ярких проявлений патологий в работе организма – боль в шее при глотании. Она может возникнуть даже у совершенно здорового человека.
Общие сведения
Шея – часть нашего тела, не связанная напрямую с наиболее жизненно важными органами, вроде печени, почек или сердца. Тем не менее практически всякий человек нервничает, если у него болит шея спереди или сбоку при глотании. Обычно корень данных переживаний кроется в том, что многие люди не до конца понимают механизм внутреннего устройства шеи, а потому оказываются не в состоянии трезво оценить ситуацию.
Боль в шее при глотании: причины
Если вы ощутили боль в горле, локализующуюся внизу шеи при глотании, сначала определите возможную ее причину. В некоторых случаях сделать это можно самостоятельно, в других же настоятельно рекомендуется проконсультироваться со специалистом.
Механическое повреждение
Как правило, является следствием недостаточно тщательного пережевывания пищи. В результате мелкие косточки или частички твердой еды царапают горло, а иногда и впиваются в него изнутри, застревая и вызывая болезненные ощущения различной степени интенсивности. Чуть реже боль в шее при глотании становится последствием травмы, как свежей, так и хронической.
Нарушения деятельности щитовидной железы
Увеличение данного органа, связанное с неполадками в работе эндокринной системы и патологиями в производстве гормонов, а также воспалением шейных лимфоузлов, что ведет к появлению болевого синдрома различной степени интенсивности. Поскольку самолечение в этом случае чревато еще большим усугублением ситуации, заниматься им категорически не рекомендуется.
Лечение боли при глотании
Следует иметь в виду, что боль при глотании с правой или левой стороны шеи, какой бы ни была ее этиология, должна диагностироваться и лечиться только под присмотром специалиста – эндокринолога, хирурга или терапевта. Врачи частной медицинской клиники «Энерго» в Санкт-Петербурге имеют богатый опыт в области диагностирования различных видов патологий и дальнейшего их лечения. Наши специалисты готовы принять вас в самое удобное время – это важно, ведь иногда помощь должна быть оказана в экстренном порядке, а в муниципальных поликлиниках такая возможность появляется не всегда. На приеме врач соберет анамнез, определит, почему болят мышцы шеи при глотании, при необходимости выпишет направление на анализы и назначит адекватное ситуации лечение. Соблюдение выданных рекомендаций поможет вам скорее избавиться от неприятных ощущений и их первопричины, после чего вы вновь сможете начать жить нормальной жизнью.
#!TerapevtSeredina!#
Медикаментозное лечение
Заключается в приеме противовоспалительных препаратов и обезболивающих; при диагностированной патологии в работе щитовидной железы назначается также гормональная терапия. Если боль, которая при глотании отдает в шею, сопровождается увеличением лимфатических узлов, то специалист также выяснит, что спровоцировало данное состояние (ангина, опухоль, воспалительные процессы в ухе, носу и проч.).
Мануальная терапия и массаж
Данное лечение необходимо для того, чтобы минимизировать болезненные ощущения в области шеи, и часто назначается как один из основных методов реабилитации. Как правило, давление, оказываемое на шею мануальным терапевтом или массажистом, достаточно мягкое, поскольку есть риск нанести травму, используя интенсивное воздействие. Следует также иметь в виду, что делать массаж должен только специалист, самостоятельно его лучше не осуществлять.
Профилактика
Если вы уже испытывали боли в шее при глотании, то, скорее всего, хотите предотвратить повторное их появление. Для этого надо соблюдать ряд несложных правил:
- тщательно пережевывать пищу, особенно при наличии в блюде мелких косточек и твердых острых частиц;
- избегать травмоопасных ситуаций, в ходе которых может быть поврежден шейный отдел позвоночника;
- следить за собственным здоровьем: очень часто болезненные ощущения в области шеи являются следствием перенесенных простудных заболеваний и инфекций горла, ушей;
- при наличии болезней эндокринной системы (зоб, сахарный диабет, тиреотоксикоз и др.) не забывать периодически посещать специалиста, чтобы избежать усугубления уже имеющейся проблемы.
#!TerapevtKONEC!#
Почему болит шея с правой стороны и о чем сигнализирует
В медицине болезненные ощущения в области шеи называют цервикалгиями. Данный термин не указывает на конкретное заболевание, а лишь косвенно говорит о наличии патологии. Цервикалгии могут возникать не только на фоне других болезней. Правая сторона шеи может болеть вследствие переохлаждения, тяжелой физической нагрузки, длительного сидения или сна в неудобной позе.

Односторонние боли в шее часто указывают на патологию опорно-двигательной системы, травматические повреждения позвоночника, инфекционные, неврологические или онкологические заболевания. Поэтому при появлении таких цервикалгий нужно немедленно обращаться в больницу.
Хотите знать, почему у вас болит шея с правой стороны? Сходите на прием к врачу. Тот осмотрит вас, назначит нужные анализы и консультации других специалистов, чтобы поставить правильный диагноз. Зная причину болей в шее справа, врачи смогут подобрать вам наиболее эффективное лечение.
Причины сильной боли в шее с правой стороны
Важно знать! Врачи в шоке: «Эффективное и доступное средство от боли в суставах существует…» Читать далее…
Резкая боль в шее справа чаще всего возникает вследствие переохлаждений, травм, защемления нервов или мышечных спазмов. Помимо сильных болей, человека может беспокоить чувство онемения в затылке, болезненная скованность в плечах, слабость в мышцах или даже нарушение подвижности верхних конечностей. В некоторых случаях болезненные ощущения сопровождаются повышением температуры тела и чувством онемения рук.
Невралгия затылочного нерва
Для заболевания характерно поражение чувствительных нервов затылочного сплетения. У человека с невралгией болит правая сторона шеи сбоку и сзади. Неприятные ощущения усиливаются при поворотах и движениях головой. Пульсирующие боли могут иррадиировать в лопатку или ключицу. У многих больных появляются болезненные ощущения в области глаз.

Причины затылочной невралгии:
- простудные заболевания;
- переохлаждение;
- травмы;
- перенапряжение мышц шеи и плеч.
Невралгии хорошо поддаются лечению. При адекватной терапии они проходят без каких-либо последствий. В случае длительного течения невралгия может переходить в невротическую стадию, которая сопровождается структурными изменениями в нерве; может нарушаться чувствительность в области затылка.
Для невралгии затылочного нерва характерно отсутствие другой неврологической симптоматики: нет двигательных нарушений и чувствительных расстройств в области шеи, плеча и верхней конечности.
Заглоточный абсцесс
У больного появляется острая боль в шее с правой стороны, нарушается носовое дыхание, появляется гнусавость, повышается температура тела до 39-40 градусов. Болезненность в шее справа усиливается при глотании, вызывая поперхивания. По этой причине больные с заглоточным абсцессом отказываются от употребления пищи.
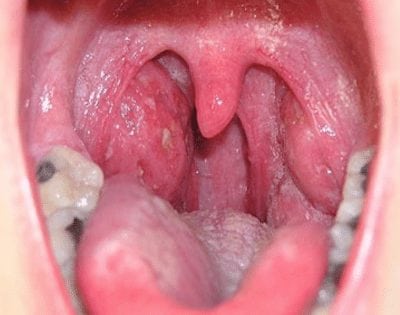
Для подтверждения диагноза пациенту проводят фарингоскопию. Во время осмотра врачи выявляют шарообразное выпячивание в области задней стенки глотки. В первые дни оно локализуется с правой стороны, позже смещается к середине.
Голова у пациентов с заглоточным абсцессом обычно принимает вынужденное положение. Они запрокидывают ее назад и наклоняют в сторону. Больные делают это потому, что у них болит горло и шея с правой стороны.
Острые гнойные заболевания мягких тканей
В области шеи расположено множество анатомических образований, между которыми находится жировая клетчатка. Клетчаточные пространства разделены между собой шейными фасциями. Они формируют своеобразные замкнутые отсеки, в которых могут возникать воспалительные процессы. Все они сопровождаются болью в шее спереди справа.
- Фурункул. Это поверхностно расположенный плотный узелок, в центре которого через 3-4 дня появляется некротический стержень. В зависимости от локализации образования шея у человека болит справа спереди или сзади. Также больного беспокоит зуд и отек места фурункула;
- абсцесс. Проявляется покраснением кожи, отеком и болью в шее справа спереди. При пальпации можно нащупать мягкое круглое образование. На наличие абсцесса указывает флюктуация. Этот симптом говорит о локальном скоплении гноя;
- флегмона. Отличается от абсцесса отсутствием капсулы, которая ограждала бы гной от окружающих тканей. Воспалительный процесс распространяется на все клетчаточное пространство. У больного очень болезненна шея справа спереди, повышается температура тела, появляется озноб и признаки общей интоксикации.

Гнойные поражения мягких тканей в шейной области крайне опасны. Они могут вызывать воспаление близрасположенных органов, лимфатических узлов, сосудов и нервов. В худшем случае может развиться гнойный менингит – тяжелое воспаление оболочек головного мозга, которое приводит к летальному исходу.
Никогда не пытайтесь самостоятельно вскрывать фурункулы или абсцессы на шее. Во время манипуляции вы можете повредить магистральные сосуды, нервные пучки или другие жизненно важные структуры. Занимаясь самолечением, вы рискуете собственным здоровьем и даже жизнью.
Острый тиреоидит
Является довольно редким заболеванием. Для патологии характерно очаговое или диффузное воспаление щитовидной железы. У больных с острым тиреоидитом болевой сидром локализован в шее спереди, с левой и/или правой стороны. Клиническая картина зависит от активности и характера воспалительного процесса (гнойный, негнойный), локализации патологии.

Острый тиреоидит проявляется резким повышением температуры тела, ознобом, головными болями, слабостью и другими признаками общей интоксикации. Щитовидная железа увеличивается в размерах, в ней могут появляться округлые болезненные образования. Поначалу у человека болит шея спереди справа, позже неприятные ощущения распространяются на затылок, нижнюю челюсть и ухо.
Ноющая боль в шее справа
У многих людей постоянно болит шея с правой стороны. Чаще всего причиной ноющих ощущений является патология позвоночного столба. Реже этиологическими факторами выступают злокачественные новообразования или их метастазы, эндокринные болезни, костно-суставной туберкулез.
Дисфункции дугоотросчатых суставов
Плоские дугоотросчатые (или фасеточные) суставы соединяют суставные отростки шейных позвонков, которые располагаются по бокам позвоночника. Нарушение их подвижности может возникать из-за травмы, резкого неаккуратного движения, шейного остеохондроза или длительного пребывания в неудобной позе.

У людей с дисфункцией дугоотросчатых суставов боли обычно локализуются сзади, реже у них болезненна правая или левая сторона шеи. Болевые ощущения усиливаются при движениях головой и затихают в состоянии спокойствия. При пальпации врачи обнаруживают болевые очаги в месте проекции пораженных суставов.
В отличие от спондилоартроза, при дисфункции нет рентгенологических признаков органического повреждения дугоотросчатых суставов. В некоторых случаях на рентгенограммах видны признаки шейного спондилеза. Иногда на дисфункцию фасеточных суставов указывает болезненность при пальпации в местах их проекции (по бокам позвоночного столба).
Шейный спондилез
Боли справа в шее могут быть обусловлены спондилезом, который обычно развивается на фоне шейного остеохондроза. Из-за прогрессирующего разрушения ядра межпозвоночного диска у больного страдает весь позвоночно-двигательный сегмент. Патология провоцирует развитие миофасциальных болевых синдромов, дисфункции дугоотросчатых суставов и даже радикулита.
Признаки спондилеза не всегда заметны при рентгенологическом исследовании позвоночника. На патологию может указывать уменьшение расстояния между отдельными позвонками. На рентгенограммах иногда видны остеофиты – шипообразные наросты по краям позвонков, которые состоят из костной ткани. Более информативна в диагностике патологии магнитно-резонансная томография.
МРТ-признаки шейного спондилеза:
Поначалу шейный спондилез может протекать бессимптомно. Позже у человека начинает болеть шея справа сзади. Поначалу болезненные ощущения возникают из-за физических нагрузок или длительного сидения в одной позе и проходят после полноценного отдыха. Со временем болевой синдром становится все сильнее и не исчезает даже во время сна.
Спондилоартроз
Если у вас постоянно болит шея с правой стороны, причиной этого может спондилоартроз. Патология может развиваться на фоне остеохондроза или быть следствием возрастных изменений в позвоночнике. Для спондилоартроза характерно органическое повреждение и деформация фасеточных межпозвоночных суставов.
Патология проявляется постоянной ноющей болью в области шеи. Неприятные ощущения усиливаются при разгибании, то есть запрокидывании головы назад. При наклоне головы в сторону пораженного сустава болевой синдром также становится сильнее. У многих людей отмечается нарушение подвижности в шейном отделе позвоночника.
Подтвердить диагноз спондилоартроза можно с помощью МРТ. Магнитно-резонансная томография показывает патологические изменения в фасеточных суставах, которые не визуализируются при рентгенологическом исследовании.
Злокачественные новообразования или их метастазы
Злокачественные опухоли шейного отдела позвоночника — редкое событие. Чаще болит шея справа сбоку у людей с синдромом Панкоста, который развивается за 7-12 месяцев до постановки диагноза «рак легких». Причина болезненных ощущений — сдавление тканей опухолью в области верхушки легкого или верхней легочной борозды.
«Врачи скрывают правду!»
Даже «запущенные» проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим…
>Справа спереди шея может болеть при наличии злокачественной или доброкачественной опухоли глотки. На патологию указывает першение в горле, трудности при глотании, гнусавость голоса, затрудненное носовое дыхание. Болезненные ощущения в шее и затылке также могут вызывать метастазы злокачественных новообразований.
В позвоночный столб может метастазировать:
- рак молочной железы;
- меланома;
- рак легких;
- злокачественные опухоли почек;
- рак щитовидной железы;
- опухоли предстательной железы.
Человека со злокачественным новообразованием беспокоит общая слабость, апатия, снижение трудоспособности. При раке легких у больного появляются кашель и боли в грудной клетке. При поражении груди у женщины можно пропальпировать округлое плотное образование, спаянное с окружающими тканями.
Боль в шее, иррадиирующая в другие части тела
Болезненные ощущения в области шеи могут распространяться на затылок, голову, верхнюю конечность или спину. Такая иррадиация говорит о многом. Она позволяет заподозрить то или иное заболевание, а в некоторых случаях – даже поставить диагноз и определить локализацию патологии.
Если у человека сильно болит правое плечо, рука и шея справа, скорее всего, у него защемлен четвертый шейный корешок, выходящий из спинного мозга. Болезненность в области шеи и лопатки, чувство онемения верхней конечности говорит о защемлении пятого корешка.
Миофасциальные синдромы
Патология развивается на фоне заболеваний позвоночного столба. Миофасциальные боли обычно возникают у людей с шейным остеохондрозом вследствие рефлекторного напряжения мышц. Болезненные ощущения усиливаются после переохлаждения, длительного сидения или сна в неудобной позе.
Факторы, способствующие развитию миофасциальных синдромов:
- малоподвижный образ жизни;
- избыточная масса тела;
- неправильная осанка;
- тяжелый физический труд;
- «сидячая» работа;
- частые пребывания на сквозняках;
- длительное ограничение подвижности (например, после травм или операций).
Болезненные ощущения при миофасциальных синдромах могут локализоваться в трапециевидной или других мышцах. Чаще всего больные жалуются на болезненные ощущения в межлопаточной области. У пациентов с миофасциальным синдромом болит шея сбоку справа, что обусловлено поражением грудино-ключично-сосцевидной мышцы. Боль при этом может распространяться на правую половину головы (цервикокраниалгия).
Иррадиация боли в верхнюю конечность характерна для синдрома передней лестничной мышцы. У больных появляется чувство онемения и покалывания в безымянном пальце, мизинце, внутренней поверхности кисти и предплечья, возможны похолодание и изменение цвета кожных покровов верхней конечности. Кожа может становиться бледной или приобретать синеватый оттенок. У некоторых болевой синдром локализуется в ключице справа около шеи, а в надключичной области появляется отек.
Грыжи межпозвоночных дисков
Образуются на последних стадиях остеохондроза. Для грыж характерно резкое появление симптомов после травмы, резкого движения или тяжелой физической нагрузки. Яркую клиническую картину имеют грыжи дисков, расположенных между пятым и шестым, шестым и седьмым шейными позвонками. Они вызывают защемление спинномозговых корешков, которые иннервируют ткани шеи и верхней конечности.

Особенности болевого синдрома при грыжах:
- внезапное начало, имеющее определенную причину;
- усиление болезненности при кашле, чихании, натуживании;
- вынужденное положение головы: человек наклоняет ее вперед и в сторону, противоположную месту защемления;
- у больного появляются сильные боли при откидывании головы назад, ее вращении или наклоне в пострадавшую сторону.
При защемлении спинномозговых корешков грыжами человек ощущает боли во всей верхней конечности, в области шеи и плеча с правой стороны, немеют кончики пальцев.
Ревматоидный артрит
Шейный отдел позвоночника поражается у 80% больных, страдающих ревматоидным артритом на протяжении 10 и более лет. У многих пациентов развивается спондилодисцит – неинфекционное воспаление межпозвоночных дисков. Патология приводит к нестабильности в шейном отделе позвоночника и даже подвывихам позвонков.

Помимо классических симптомов ревматоидного артрита, появляются:
- локальные ноющие боли в области шеи;
- парестезии в верхней конечности;
- чувство онемения в затылке;
- усиление болевого синдрома при наклонах и поворотах головы.
У пациентов с ревматоидным артритом, ЮРА и анкилозирующим спондилитом часто развивается атланто-аксиальный подвывих между первым и вторым позвонками. Патология может протекать бессимптомно и проявляться во время рентгенологического обследования. Иногда подвывих вызывает ноющие боли в шее и затылке.
Головная боль
Вторичные головные боли, обусловленные патологией шейного отдела позвоночника, принято называть цервикогенными. По статистике, их выявляют у 15-20% пациентов с хроническими цефалгиями. 60-80% людей, испытывающих головные боли, жалуются на одновременное появление неприятных ощущений в шее.
Основные причины:
- травмы головы и шеи;
- остеохондроз шейного отдела позвоночника;
- дисфункция или спондилоартроз фасеточных суставов;
- сдавление нервных корешков остеофитами;
- повреждение атланто-аксиального сустава.
У людей с данными патологиями может болеть правая, левая или сразу обе стороны шеи и головы. Особенность цервикогенной головной боли — она исчезает после диагностической анестезирующей блокады шейных структур. При МРТ у некоторых больных удается обнаружить признаки поражения шейного отдела позвоночника.
Головные боли цервикогенной природы следует отличать от мигрени. Последняя является неврологическим заболеванием. У человека с мигренью болезненна вся правая сторона головы и шеи. Появлению таких ощущений обычно предшествует аура (молнии, цветные точки, туман перед глазами, покалывание и чувство онемения в области головы).
Почему болит шея у ребенка с правой стороны
В некоторых случаях у детей может появляться боль спереди или сзади в шее. Она может быть обусловлена неправильной осанкой, несоответствием высоты мебели росту ребенка, ношением неудобного портфеля или поднятием тяжести. Болезненные ощущения в области шеи могут указывать на лимфаденит, фарингит, заглоточный абсцесс, патологию позвоночника, воспалительные заболевания мягких тканей шеи и т. д. Рассмотрим наиболее трудно диагностируемые и опасные болезни, при которых болит шея с правой стороны у ребенка.
Отит
Отитом называют острое воспаление среднего, наружного или внутреннего уха. Заболевание возникает после переохлаждения, острой респираторно-вирусной инфекции или насморка. У ребенка с отитом болит ухо и шея с правой стороны, повышается температура тела, появляется озноб, общая слабость и другие признаки интоксикации.
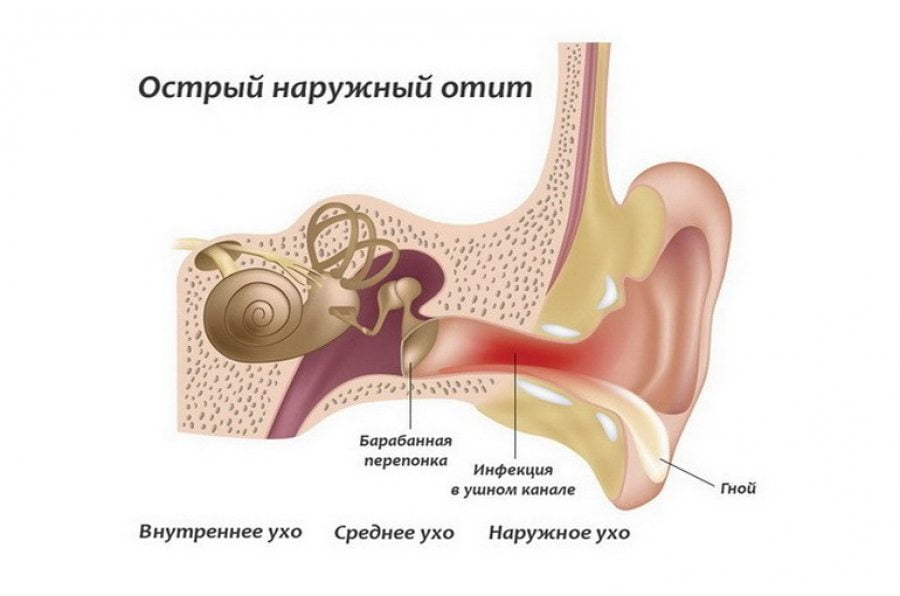
При отсутствии адекватного лечения отит может приводить к параличу лицевого нерва, менингиту, энцефалиту, абсцессам мозга и другим тяжелым осложнениям. Поэтому если у вашего малыша болит шея с правой стороны и ухо, немедленно идите на консультацию к детскому ЛОР-врачу.
Кривошея
Патология может иметь врожденный или приобретенный характер. Кривошея проявляется наклоном головы с ее одновременным поворотом в сторону. Развитие заболевания обусловлено врожденным укорочением грудино-ключично-сосцевидной мышцы, родовыми травмами или дефектами развития позвоночника.

Заподозрить патологию можно по вынужденному положению головы малыша. Из-за постоянного напряжения у ребенка болит грудино-ключично-сосцевидная мышца шеи справа. При длительном течении заболевание может приводить к асимметрии лица и деформации позвоночника.
Инфекционный паротит
В народе заболевание хорошо известно, как «заушница» или «свинка». Для инфекционного паротита характерно острое воспаление околоушных слюнных желез, вызывающее сильные боли и отек в области шеи, затылка и за ушами. Внешний вид ребенка напоминает поросенка.
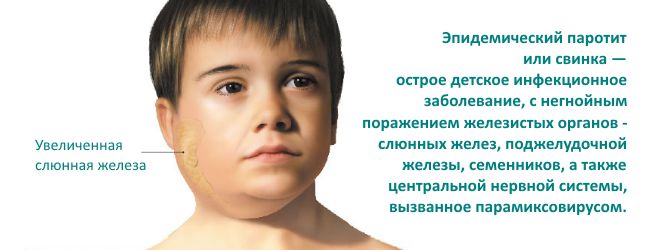
Паротит проявляется повышением температуры до 38-39 градусов, насморком, болью и першением в горле, неприятным запахом изо рта. У некоторых детей воспаляется поджелудочная железа, из-за чего у них возникают боли в левом подреберье, тошнота, понос. Отметим, что болезнь чаще всего поражает мальчиков. При вовлечении в патологию яичек паротит может приводить к бесплодию.
Что делать, если болит шея справа
У вас болит шея с правой стороны, и вы не знаете, что делать? Сходите на консультацию к врачу и пройдите полноценное обследование. Это поможет выявить причину болей и выбрать тактику лечения.
Для борьбы с невралгией затылочного нерва используют миорелаксанты, обезболивающие и противовоспалительные средства. При неэффективности медикаментозного лечения больному выполняют лекарственные блокады. Для этого в ткани рядом с воспаленным нервом вводят кортикостероидные гормоны.
При вертеброгенных болях, обусловленных остеохондрозом позвоночника или его осложнениями, человеку требуется изменить образ жизни: начать больше двигаться, выполнять специальные упражнения и ходить на физиопроцедуры. Для купирования болевого синдрома можно использовать мази на основе НПВС (Диклофенак, Найз Гель, Нимесулид). При развитии серьезных осложнений остеохондроза человеку требуется помощь врача.
Резкая боль справа в шее спереди всегда должна вызывать у вас серьезные опасения. Она указывает на воспалительные заболевания глотки или клетчаточных пространств шеи. Эти заболевания лечатся в условиях стационара антибиотикотерапией. Часто больным требуется хирургическое вмешательство. В ходе операции врачи вскрывают абсцесс или удаляют флегмону.
Похожие статьи
Как забыть о болях в суставах?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки — не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее >>>
загрузка…
Симптомы ШОХ. Может ли болеть горло при шейном остеохондрозе?
«Ком» в горле, который мешает глотать и даже дышать – это распространенный симптом. Большинство людей, сталкивающиеся с данным дискомфортом начинают пить лекарства, полоскать горло, делать уколы антибиотиками, и удивляются, что облегчения не наступает. Быть может причина болей в горле связана с шейным остеохондрозом?
Симптоматика ШОХ позвоночника

Клиническая картина шейного остеохондроза очень разнообразна:
- боль в шее, в области затылка, в плечах, в руках;
- ограничение движений шеи;
- слабость в руках;
- тянущие боль в левой половине грудины;
- жжение в области между лопаток;
- мигрень;
- головокружение;
- слабость;
- нарушение координации движений и походки;
- ухудшения слуха и зрения;
- плохое состояние зубов;
- дискомфорт в горле;
- осиплость голоса;
- храп;
- колебания артериального давления;
- онемение лица и языка;
- зябкость рук и покалывание в пальцах;
- мелькание мушек перед глазами.
Справка! Выраженность симптоматики зависит от стадии патологического процесса.
Причины дискомфорта
Шейный отдел позвоночника человека состоит из 7 позвонков и 8 сегментов. Каждый сегмент – это часть спинного мозга, имеющая две пары нервных волокон. Одна пара располагается спереди, другая позади позвонка.
В результате защемления и выпячивания межпозвоночного диска внутрь позвоночного канала, нервные волокна воспаляются, и передают сигналы нервных расстройств в органы, расположенные поблизости. Например, в шею, горло, уши. Синдром першения в горле, боли, так называемый «ком» наблюдается в том случае, когда смещение происходит в 4 сегменте шейного отдела.
Клиническая картина
 Дискомфортные и болевые ощущения в горле чаще всего имеют односторонний характер, поскольку диски в области шеи могут смещаться только в бок. С той стороны, где произошло смещение, возникает воспалительный процесс, нервные корешки зажимаются в позвоночном канале, в результате чего появляется ограничение подвижности, напряжение глоточных мышц и болевые ощущения.
Дискомфортные и болевые ощущения в горле чаще всего имеют односторонний характер, поскольку диски в области шеи могут смещаться только в бок. С той стороны, где произошло смещение, возникает воспалительный процесс, нервные корешки зажимаются в позвоночном канале, в результате чего появляется ограничение подвижности, напряжение глоточных мышц и болевые ощущения.
При этом у человека наблюдается следующая клиническая картина:
- Страх за свою жизнь. В горле ощущается тяжесть, становится трудно дышать. На самом деле это чисто неврологическое ощущение, и ни в гортани, ни в пищеводе нет никаких препятствий для нормального дыхания. Однако у человека развивается фобия, депрессии, невротические расстройства. Ситуация усугубляется тем, что постоянные нервные переживания усиливают проявления остеохондроза.
- Видимость частых простуд. Прием лекарственных препаратов, физиопроцедуры, другое лечение ангин и прочих заболеваний горла ни к каким результатам не приводит.
- Боль. Горло при шейном остеохондрозе болит между щитовидным хрящом и яремной вырезкой, то есть где-то посередине. Интенсивность боли может быть как незначительной, так и изматывающей.
Связь неприятных ощущений с ШОХ
В процессе развития остеохондроза шейного отдела позвоночника хрящевая ткань между дисками разрушается, а межсуставное пространство сужается. При этом организм запускает заместительную реакцию, чтобы позвоночник продолжал удерживаться в анатомически правильном положении. Со временем в месте стыка позвонков начинают расти остеофиты – костные шипы, которые и провоцируют боли.
Выпяченный межпозвоночный диск раздражает мышцы и нервные волокна. Такое явление провоцирует боль, которая иррадиирует в ближайшие области.
Дискомфортные ощущения в горле при шейном остеохондрозе зачастую путают с другими патологиям, которые вызывают подобные ощущения, и определить, что боль в горле связана именно с наличием остеохондроза можно по специфическим признакам:
- односторонний характер дискомфортных ощущений;
- болевые ощущения появляются при употреблении твердой пищи;
- во время разговора в горле ощущается инородный предмет;
- с прогрессированием недуга болевые ощущения становятся интенсивнее;
- если происходит сдавление ближайших кровеносных сосудов, возникают признаки гипоксии – головные боли, головокружение, потеря сознания.
Могут ли быть неприятные ощущения в глотке и почему это происходит?
 Рассмотрим, может ли отдавать в горло при ШОХ. Как уже понятно из вышесказанного, болеть горло при шейном остеохондрозе может, и обычно эти ощущения связаны с глоточной мигренью. Это несколько иные ощущения, чем боль в горле при простудных заболеваниях.
Рассмотрим, может ли отдавать в горло при ШОХ. Как уже понятно из вышесказанного, болеть горло при шейном остеохондрозе может, и обычно эти ощущения связаны с глоточной мигренью. Это несколько иные ощущения, чем боль в горле при простудных заболеваниях.
В результате нейровегетативных изменений, которые происходят по причине дегенеративного процесса в позвоночнике, наблюдается иннервация нервных окончаний, и глоточная мускулатура спазмируется. При этом человек ощущает «ком» в горле, а также у него могут появляться трудности с глотанием и дыханием.
В качестве дополнительных симптомов глоточной мигрени можно сказать о колющей боли в ключичной области при глотании, отеке языка, онемении глоточных миндалин и неба, кардиалгии.
Справка! Основными отличиями боли в горле при простудных и инфекционных заболеваниях от возникающей в результате шейного остеохондроза являются повышение температуры, наличие слизистых выделений из носа, гиперемия слизистой носоглотки.
Симптомы
Клинические симптомы шейного остеохондроза делят на три группы:
- Неврологические проявления – появляются в результате воспалительных процессов и изменений, которые происходят в тканях и воздействуют на периферическую часть нервной системы.
- Симптомы связаны с воздействием патологии на спинной мозг.
- Признаки, которые зависят от нарушения процессов в нервных окончаниях, ведущих к головному мозгу.
Как только начинаются нарушения в периферической нервной системе, у пациента появляются боли, они не всегда постоянные, но начинаются они в любом случае внутри шеи. Несмотря на то, что они похожи на мышечные, при массаже расслабления не наступает.
При повреждении периферической нервной системы возникает одышка, появляется «ком» в горле, возникают трудности с дыханием. Прогрессирование патологии приводит к распространению симптомов – присоединяются головные боли, головокружение, общая слабость, онемение пальцев.
Больно глотать
 Боль в горле при шейном остеохондрозе сопровождается следующей клинической картиной:
Боль в горле при шейном остеохондрозе сопровождается следующей клинической картиной:
- сухость и першение в горле;
- приступообразный сухой кашель, который провоцирует тошноту;
- удушье.
Иногда наблюдается отрыжка воздухом. При поражении 4 шейного позвонка дискомфорт в горе наблюдается только с одной стороны. Пациенту трудно глотать, боль усиливается при поворотах головы.
Диагностика шейного остеохондроза только по болевым ощущениям в горе достаточно затруднительна, и поэтому боль в горле надо обязательно сопоставлять с другими признаками патологии позвоночника. Основными отличительными признаками наличия остеохондроза шейного отдела являются:
- снижение чувствительности теменной области – мурашки, покалывание;
- боли, отдающие в руку или ключицу;
- мигрени;
- дискомфорт в грудной клетке;
- онемение плеч;
- одышка.
Кружится и болит голова
Головокружение при шейном остеохондрозе сопровождается следующими признаками:
- Возникает после длительного сидения – при работе за компьютером или за рулем.
- Приступы усиливаются в положении лежа на боку на мягкой подушке, которая недостаточно хорошо поддерживает шею в правильном положении, а также при движениях шеи.
- Головокружение сопровождается резкой болью в затылочной области, также может наблюдаться тошнота и даже рвота, которая не приносит облегчения.
- Если надавить пальцами на боковые части шейных позвонков, головокружение становится сильнее, увеличивается ощущение распирания внутри черепной коробки, голова становится «мутной».
 С головокружением и головными болями связаны еще несколько ассоциированных синдромов:
С головокружением и головными болями связаны еще несколько ассоциированных синдромов:
- Заднешейный симпатический синдром – боль возникает после сна, имеет пульсирующий характер, сопровождается головокружениями.
- Вестибулярно-кохлеарный синдром – шум в голове, головокружение, нарушение слуха.
- Вегетативный синдром – жар, похолодание конечностей, учащенное сердцебиение.
- Переходящая ишемия – нарушение зрения, тактильной и моторной деятельности, диплопия, ухудшение глотательного рефлекса.
Жжение
Жжение при шейном остеохондрозе может возникать в разных областях тела – в шее, голове и языке, спине, горле. Этот симптом, как и многие другие, связан с пережатием кровеносных сосудов и ухудшением кровообращения.Боль в горле при шейном остеохондрозе часто сопровождается жжением языка. Оно может возникать после сна, употребления горячих блюд, длительного вертикального положения, а может иметь хронический характер. В большинстве случаев внешний вид ротовой полости не изменяется, но иногда на языке могут появляться красные пятна. Надо понимать, что жжение и боль в ротовой полости может быть симптомом других патологий, поэтому важно проводить дифференциальную диагностику.
Итак, болеть горло при остеохондрозе шейного отдела позвоночника может. Если препараты и физиотерапия, которые назначаются для лечения патологий горла, не дают положительных результатов, имеет смыл обратиться к вертебрологу, невропатологу или терапевту для диагностики остеохондроза.
Болит шея с правой стороны (сзади и спереди): почему и что делать
Казалось бы, ничто не предвещало беды, как вдруг возникли боли в области шеи. Болит шея справа или слева, возникает болевая симптоматика за ухом, или появляются неприятные ощущения при глотании. В таком случае важно определить причину боли в шеи – это может быть результат механического повреждения или системное заболевание.


Анатомическое значение
Шея – это связующее звено между головой и основной частью тела, через которую проходят различные пути снабжения организма человека:
- через кровеносные сосуды обеспечивается поступление крови в головной мозг;
- шейные мышцы и позвонки (С1-С7) осуществляют поддержку и подвижность головы;
- внутри шеи находится гортань – наиважнейший участок дыхательной системы;
- через шейные каналы проходят воздухоносные пути;
- наконец, шея выполняет транспортную миссию по доставке через пищевод продуктов питания.
При такой многофункциональности, внутри шеи, действительно могут образовываться различные патологии, и она становится уязвимым местом, отзывающимся к различным болезненным симптомам.
Что такое цервикаго
Многим знакома ситуация болезненного симптома, когда резко появившаяся боль в шее, начинает отдавать острым прострелом, при этом появляется болезненность шейных мышц, которые полностью ограничивают подвижность всего шейного отдела позвоночника. На некоторое время человек теряет чёткость зрения, появляется шум в ушах, боль отдаёт в голову, особенно в височную и затылочную область, возникает лёгкое головокружение и учащается пульс. Всё это признаки цервикалгии – острого воспаления костно-мышечной шейной системы.
Заболеть шея может из-за врожденных или приобретенных патологических дефектов позвоночника, или причиной болевого симптома может быть старая травма. Кроме того, при церкалгии может болеть шея с правой или с левой стороны по причине неврологического осложнения мышц и/или суставов, например:
Первая медицинская помощь – это согревающий компресс на область прострела. Эффективно будет применение лекарственных препаратов, мазей или гелей, содержащих в составе змеиный яд. Если в течение суток болевые симптомы продолжают доставлять дискомфорт, то необходимо обращаться к врачу.
Внимание! В случае, когда шея опухла, приобрела каменистую плотность и появилась боль при глотании, нужно немедленно вызывать скорую помощь.
Шейный остеохондроз
Неврологический диагноз подтверждается, если болит шея с правой стороны, ощущается ноющая и/или тянущая боль в противоположной части, мышечное перенапряжение сковывает движения при незначительной физической активности, появляется боль в затылке и висках, плечевые суставы каменеют вслед за шеей, и при этом немеет рука – это остеохондроз шейного отдела.
Причина неврологической клиники – компрессионное защемление нервных корешков в межпозвоночных дисках. Самостоятельно снять воспалительный процесс, не имея навыков инъекционной терапии, вряд ли удастся. Пациенту необходимо ввести обезболивающие и противовоспалительные лекарственные препараты.
В дальнейшем лечить шейный остеохондроз можно в домашних условиях. Консультирующий специалист подскажет комплекс терапевтических мер воздействия на неврологическую патологию. Среди эффективных способов лечебной профилактики можно выделить:
В случае своевременного обращения в медицинское учреждение прогноз на выздоровление благоприятный.
Помощь народной медицины при шейном остеохондрозе:
- Смоченную мягкую ткань в водном растворе лаврового масла следует приложить к болевому очагу на 20-30 минут. Ощущение боли исчезнет в течение дня.
- Капустный лист ослабит мышечную тяжесть и уменьшит воспалительный процесс.
- Мелко нарезанный корень лопуха следует перемешать с 100 мл кипяченой воды. Такой компресс обезболит проблемный участок шеи.
- Избавиться от тянущей боли в шейном отделе поможет мягкий массаж с добавлением эфирных масел.
- Лекарственный состав на основе мать-и-мачехи, листьев хрена, корня подсолнечника и обычной водки, поможет стимулировать активное кровообращение в шейном позвонке, и избавить человека от болевых приступов в шее.
Все указанные рецепты народной медицины являются абсолютно безвредным средством лечения. Исключением может быть аллергическое не восприятие человеком того или иного природного лекарственного компонента. Также лечение со спиртосодержащей рецептурой не рекомендуется людям с хроническими патологиями кожных заболеваний.
Воспаление мягких тканей
Бывает так, что если шея слегка припухла сбоку, с правой или с левой стороны, то возможен вариант гнойного воспаления мягких тканей шейного отдела. Как правило, гнойное образование возникает в месте повышенной жирности кожи, и характеризуется местными локализирующими признаками:
- отёчность в месте воспаления;
- появление гнойничковых образований;
- покраснение кожного покрова сопровождается местным повышением температуры;
- при пальпации шеи справа или слева ощущается болезненность.
Также шея может опухнуть, в случае, обширного абсцесса, расположенного в глубоких тканях. При гнойном воспалении следует обращаться за помощью к дерматологу. При необходимости, врач произведен вскрытие гнойника, тем самым улучшив состояние пациента. Абсцесс глубоких тканей устраняется хирургическим путем. Дальнейшее лечение проводится в домашних условиях, при еженедельном осмотре лечащего дерматолога.
Стеноз шейного отдела
Позвоночный канал шейного сегмента может испытывать воспалительные процессы, связанные с патологическим нарушением в виде центрального сужения спинномозгового канала на просвет. В этом случае у человека болит шея, как с правой стороны, так и сзади, слева или спереди. Другими словами, пациент жалуется на опоясывающую шейную боль. Как правило, стеноз межпозвонкового отверстия – это болевой синдром поясничного отдела позвоночника, однако, поражение шейного отдела, также встречается довольно часто, и приобретает хронический вид неврологической патологии. Стеноз спинномозгового канала в шейной зоне вызывает внутримозговую компрессию всего позвоночника, что отражается в болевой симптоматике на нижней и задней его части. Способ излечения – это терапевтическое воздействие и дальнейший комплекс лечебной профилактики под контролем лечащего специалиста.
Прочие симптомы и признаки
Болевые ощущения в шее могут быть спровоцированы не только осложнением неврологической природы. Существует целый ряд различных заболеваний имеющих свою собственную этиологию.
Эпидемический паротит, или свинка – острое инфекционное заболевание, когда болит не только шея, но и ухо. Течение болезни:
- сухость во рту;
- боль иррадиирует в шею и ухо;
- возникают трудности при жевании и глотании пищи;
- человеку трудно шевелить шеей;
- полностью пропадает интерес к еде;
- появляется тошнота и рвотный рефлекс;
- общая интоксикация организма, сопровождается субфебрильной температурой тела;
- нарушается сон;
- появляются признаки поражения слюной железы;
- тревожит постоянный озноб и состояние лихорадки.
Свинка лечится дома, так как существует риск инфекционного заражения окружающих людей. Больному рекомендуется постельный режим не менее 10 дней, а также назначение кортикостероидных лекарственных средств. Кроме того, обязательно соблюдение молочно-растительной диеты.
Менингит – это острое воспаление мозговой оболочки и спинного мозга, при котором поражаются их мягкие и твердые ткани. Заболевание возникает как самостоятельная патология, так и образующаяся на фоне осложняющих факторов. Наиболее характерные признаки воспалительного процесса на начальной стадии формирования болезни:
- головная боль и повышенное внутричерепное давление;


- боль в шее и затылочной мышце;
- судороги и спазмы в шейной и плечевой области;
- ослабление глазных мышц.
Нередко менингит притупляет слуховые органы, иногда больной не слышит на одно ухо.
Лечение при менингите – это сложный медицинский процесс. Летальный исход при несвоевременно оказанной помощи 100%.
Нередки случаи, когда боль в шее с правой или с левой стороны возникает по причине острой респираторной вирусной инфекции (ОРВИ). Провоцирующим причинно-следственным фактором является увеличение лимфатических узлов, которые откликаются болевой симптоматикой в область шеи, в ухо, в носоглоточную зону и так далее. Избавиться от бактериального инфицирования органов дыхания возможно медикаментозным лечением:
- усиленным введением в организм витаминных компонентов группы С;
- жаропонижающими лекарственными препаратами;
- фармакологическими группами нестероидной противовоспалительной активности;
- средствами лечения антигистаминного свойства;
- противоотечными лекарственными формами.
Не рекомендуется при респираторной инфекции ограничиваться народными средствами лечения. Необходим обязательный осмотр врачом болезненного состояния лимфатических шейных узлов.
Рекомендация специалиста
Все болевые синдромы в шейном отделе, которые описаны в этой статье, не должны рассматриваться как призыв к лечебному действию. Однозначно определить болевую симптоматику и клинические признаки, возможно, лишь при непосредственном общении пациента с лечащим врачом. Способы и методы консервативного или радикального медицинского лечения определяются после лабораторной и/или инструментальной диагностики. Необходимо учитывать индивидуальные физиологические особенности пациента, его возрастные и половые критерии, а также возможные сопутствующие заболевания хронической или острой природы образования. Чтобы избежать болевых приступов в шее и прочих системных органах жизнедеятельности, следует оберегать свой организм от инфекционного и бактериального поражения.
Берегите себя и будьте всегда здоровы!
причины, как диагностировать болезнь, что делать.
Внимание! Самолечение может быть опасным для вашего здоровья.
Причины болей в горле и шее
Боли в горле, которые сочетаются с болевым синдромом в шее, могут являться признаком самых различных заболеваний. Поставить диагноз без использования современных методов диагностики невозможно. Но в любом случае следует понимать, что, когда болит горло и шея, то это свидетельствует о наличии серьезных патологий.

Основными причинами возникновения боли в горле и шее могут быть следующие болезни и состояния:
- Хроническая усталость и стрессовые ситуации, то есть нарушение психоэмоционального состояния человека.
- Гипертония – при повышении артериального давления может возникать также головная боль.
- Вегето-сосудистая дистония. Как правило, в этом случае шея болит с двух сторон. Дополнительными признаками могут быть онемение пальцев, проблемы с дыханием и возникновение тахикардии.
- Воспаление лимфатических узлов. Его могут спровоцировать любые инфекционные заболевания. Обычно боли ощущаются в передней области шеи.
- Миозит. На фоне воспаления мышечных тканей возникают проблемы с подвижностью шеи.
- Миалгия. Данное заболевание развивается у людей, которые ведут неактивный образ жизни, проводят много времени в одной и той же позе. Боли носят спазматический характер.
- Смещение позвонков в шейном отделе позвоночника. Обычно это возникает при травмах и остеохондрозе. Дополнительно может появляться головная боль и развиваться депрессия на фоне постоянного болевого синдрома.
- Артроз. При этом боли локализуются на задней поверхности шеи. Также могут наблюдаться перепады артериального давления.
Как диагностировать болезнь
Боли в шее могут отличаться по своему проявлению. Болевой синдром может быть резким, сильным и длительным, тянущим, пульсирующим. На основании определения вида боли доктор делает первые заключения о развитии определенной патологии. В дальнейшем предварительный диагноз подтверждается различными исследованиями.
Давящие боли в горле наиболее часто возникают на фоне развития неврозов. Такая проблема не является опасной и вызвана психоэмоциональными нарушениями. Но данный симптом может сопровождать и другие заболевания, например, хронический ларингит и образование опухоли в гортани. Сильные боли по бокам шеи связаны зачастую с воспалением лимфатических узлов. Спровоцировать патологию могут самые различные инфекции.
Тянущие боли возникают при болезнях щитовидной железы. Данный орган разрастается, и оказывает давление на ткани шеи. Ортопедические причины провоцируют боль в задней области шеи, иррадирующую в плечевые мышцы.

Другие симптомы
Для правильной диагностики очень важно учесть наличие других симптомов. Так, при различных хронических ЛОР-заболеваниях может возникать насморк, кашель, головная боль и повышаться температура тела. Многие заболевания ЛОР-органов приводят к усилению болей в горле при глотании. При воспалении лимфоузлов боль усиливается при пальпации.
При аллергии боль в шее и горле вызвана возникновением отека гортани. Этот признак легко обнаруживается при осмотре. Отек может также спровоцировать катаральная ангина, которая протекает без повышения температуры тела.
Кроме этого, следует учитывать и другие симптомы опасных патологий:
При вегето-сосудистой дистонии наблюдается тахикардия, онемение пальцев рук, а также проблемы с дыханием.
При сердечном приступе возникает затруднение дыхания, сильная слабость, болезненные ощущения в челюстях и руках.
При невралгии затылочного нерва наблюдаются устойчивые болезненные ощущения, сопровождаемые «прострелами» в разные части спины.
Остеохондроз приводит к тянущим болям в шее, головокружениям, нарушением сна. Все эти симптомы провоцируют возникновение депрессии и раздражительности.
Самодиагностика
Самодиагностику, когда болит горло и шея, вряд ли можно считать эффективной. Пожалуй, только при наличии явных симптомов простуды можно принять меры по минимизации болевого синдрома. При вирусных и бактериальных инфекциях часто происходит воспаление лимфатических узлов. Именно этот фактор легко обнаружить с помощью пальпации. При надавливании на лимфоузлы боли в шее усиливаются.
Заподозрить возникновение патологий позвоночника можно, обнаружив ухудшение подвижности шеи на фоне болевых ощущений тянущего характера. Довольно опасным признаком является чувство кома в горле при возникновении болей в шее. Это может свидетельствовать о развитии опухоли или разрастании щитовидной железы. Затруднения при глотании также возникают при вегето-сосудистой дистонии.
Заключение врача
Правильное лечение, когда болит горло и шея, может быть назначено только на основании заключения врача. Важным первоначальным этапом является внешний осмотр пациента. Опытный доктор может быстро определить заболевание по внешним признакам. Для этого он, прежде всего, проверит лимфатические узлы на шее и, если они будут увеличены, то вероятным будет диагноз, связанный с инфекционно-воспалительным процессом.
При необходимости врач назначает пациенту рентгенографию, магнитно-резонансную или компьютерную томографию, а при наличие опухолей – биопсию. Обязательными являются также лабораторные исследования (клинические анализы крови и мочи, мазок из горла).
Распространенные болезни, когда болит горло и шея
Наиболее часто приводят к возникновению болей в горле и шее инфекции – вирусные, бактериальные или грибковые. Они проявляются воспалением слизистой оболочки глотки. При грибковых заболеваниях дополнительно образуется белый налёт на поврежденных участках. Боль в шее возникает из-за воспаления лимфатических узлов. Очень часто повышается температура. Диагностируется вид инфекции с помощью мазка, взятого из горла. На основании результатов анализов назначается курс лечения.
Болит горло и шея очень часто при аллергии. Данная патология отличается симптомами, схожими с признаками простуды: может возникать першение в горле, воспаление слизистых носа и боль при глотании. Шея болит по причине возникновения отека в различных участках гортани. Диагностика проводится путем выполнения аллергических проб.
Интенсивной и постоянно нарастающей болью характеризуются опухолевые образования злокачественного характера. Может возникать ощущение того, что в шее находится инородное тело. Для диагностики изначально проводится ларингоскопия, а при обнаружении опухоли обязательными исследованиями являются МРТ и биопсия. Лечение в любом случае предполагает проведение операции.
Болит горло при диффузных изменениях щитовидной железы. В этом случае боль может проявляться периодически, она локализуется в области расположения щитовидки. Дополнительным признаком является видоизменение передней стороны шеи (появление зоба). При патологиях позвоночника обычно возникают сильные боли. Они могут снижаться только на некоторое время.
Что делать, чтобы убрать боль в горле и шейном отделе позвоночника
Боли в шее и горле всегда значительно ухудшают качество жизни пациента. Чтобы их убрать, необходимо провести лечение основного заболевания.

Лечение
Когда боли в горле и шее вызваны инфекциями, то после диагностики назначаются медикаментозные препараты. Следует понимать, что антибиотики эффективны только при заражении бактериальной инфекцией.
Кроме этого, при различных патологиях могут использоваться и другие методики снятия болей:
- Термолечение. Оно предполагает проведение тепловых физиотерапевтических процедур, когда для этого нет противопоказаний.
- ЛФК. Упражнения оказывают общеоздоровительное воздействие на организм человека в целом. Полезной при определенных заболеваниях является растяжка.
- Принятие обезболивающих средств, НПВС.
- Инъекции миорелаксантов.
- Использование шейного бандажа.
Профилактика
Боль в шее — очень неприятный симптом. Поэтому необходимо постараться предотвратить ее появление, если оно не связано с заражением инфекцией. Очень важно вести активный образ жизни и полноценно отдыхать. Необходимо найти время для регулярных прогулок на свежем воздухе, занятий спортом.
Также следует позаботиться о том, чтобы правильно организовать свое рабочее время. Нельзя длительное время находиться в неподвижной позе; на протяжении трудового дня следует снимать напряжение в мышцах простыми упражнениями для шеи.
Повышаются риски возникновения болей в шее при курении, а также при лишнем весе. Чтобы боли в шее и горле не возникли по причине ОРВИ или бактериальной инфекции, следует укреплять иммунитет. Для этого нужно сбалансированно питаться и включать в рацион большое количество продуктов, содержащих витамин С. Кроме этого, поможет противостоять инфекциям закаливание. В начале развития болезни необходимо соблюдать постельный режим и следовать всем рекомендациям врача, чтобы предотвратить появление осложнений.
Видео по теме
ТОП 7 причин, почему болит шея с правой стороны
Шея играет немаловажную роль в жизни каждого человека, что делает ее намного уязвимей остальных частей тела. Позвонки и мышцы шеи являются самыми подвижными. Они могут болеть из-за неправильной позы во время сна или переохлаждения. Но если появляется боль в шее с правой стороны, это явные признаки неполноценной работы органа. Следовательно, и зарождение некого недуга у человека.
Разделы статьи
1. Невралгия затылочного нерва
Когда болит правая сторона шеи, это может говорить о невралгии, являющейся поражением нерва и корешка в шейных позвонках.
© shutterstock
Невралгия может возникать как самостоятельное заболевание, но иногда вызывается и первичными недугами. В обоих случаях человека мучают резкие, тянущие боли с правой стороны шеи, переходящие в близлежащие части тела.
Специалисты установили целый ряд факторов, способствующих порождению невралгии затылочных нервов. К ним относятся:
- Остеохондроз;
- Переохлаждения;
- Всевозможные травмы;
- Остеоартрит;
- Малоподвижный образ жизни;
- Инфекционные вирусы;
- Различные опухоли;
- Снижение иммунитета;
- Сахарный диабет;
- Подагра;
- Регулярные стрессы;
- Простудные заболевания.
Перед применением, каких либо медикаментов, следует точно установить причину возникновения невралгии. Подобающая терапия избавит от болей в шее справа и восстановит травмированные нервные корешки.
Признаки невралгии
При данном недуге, к болям в области шеи справа добавляются следующие признаки:
- Головные боли;
- Небольшие головокружения;
- Боязнь света;
- Тошнота;
- Иногда рвота;
- Пониженная чувствительность прикосновений;
- Лихорадка;
- Изменения цвета кожи.
Каждое движение шеей приносит жуткий дискомфорт, плюс, болевые ощущения сзади в затылочной и лопаточной области. У некоторых пациентов боли локализуются в глазных яблоках, нижней челюсти или ухе. Практика показывает, что боль справа в шее при невралгии может вызывать кашель или чиханье.
Некоторые врачи утверждают, что узкие зимние шапки усугубляют процесс, и приводят к онемению затылочной области.
Если своевременно не обратиться за профессиональной помощью, поврежденный участок потеряет чувствительность.
Способы лечения
В правой части шеи боль может носить разносторонние причины, поэтому доктор должен сделать компьютерную томографию и МРТ, для постановления точного диагноза. А также пациент должен максимально точно описать проявляющиеся симптомы, для установления полноценной картины заболевания.
На начальной стадии невралгии врачи используют консервативную терапию, к таким методам лечения относятся:
- Расслабляющие, лечебные массажи;
- Полноценный покой;
- Теплые компрессы;
- Ультразвуковая или лазеротерапия;
- Лечебные физические упражнения;
- Акупунктура;
- Мануальное врачевание.
Лечение не обходится и без медикаментозных препаратов, среди которых:
- Средства, помогающие расслабить мышцы;
- Препараты, не позволяющие образовываться судорогам;
- Медикаменты, убивающие воспалительные процессы;
- Обезболивающие средства;
- Психолептики;
- Витаминный комплекс, назначающийся отдельно каждой личности.
Если невралгия тревожит пациента уже давно, либо вышеперечисленные методы не помогли уничтожить боли в шее с правой стороны, доктора прибегают к хирургическому вмешательству.
Если не произвести своевременное врачевание невралгии, недуг привет к весьма неприятным последствиям.
2. Тиреоидит
Причины боли справа в шее иногда вызываются тиреоидитом – воспалительные изменения в щитовидной железе.
© shutterstock
Недуг разделяется на три формы – подострая, острая, хроническая. Острая форма имеет возможность располагаться по всей щитовидной железе или на определенном участке, а также носить гнойный или негнойный характер.
Тиреоидит, доставляющий мучительные боли справа в шее, чаще встречается у женщин старше 20 лет, но мужчины не являются исключением. Среди причин возникновения заболевания выделяются:
- Инфекционные недуги;
- Лучевые или травматические повреждения;
- Различные вирусы;
- Перенесенные операции;
- Генетические предрасположенности;
- Аллергические недуги;
- Сахарный диабет;
- Дефицит йода.
Признаки тиреоидита
Каждая форма недуга имеет свои симптомы, которые приносят дискомфорт и мешают вести полноценный образ жизни.
Острая форма проявляется такими признаками:
- Повышение температуры до высоких отметок;
- Лихорадка;
- Резкая боль справа в шее, переходящая на соседние участки тела;
- Мигрень;
- Интоксикация;
- Тахикардия;
- Расширение лимфатических узлов;
- Кожа на шее становится красной.
Подострая форма недуга выражается:
- Постепенным проявлением боли справа в шее;
- Обильным потоотделением;
- Бессонницей;
- Всеобщим недомоганием;
- Повышением температуры;
- Припухлостью щитовидки;
- Болезненными глотаниями.
Хроническая форма провоцирует такие признаки:
- Затруднительное глотание;
- Осиплость голосовых связок;
- Уплотнения щитовидной железы;
- Мигрени;
- Ослабление зрения;
- Шум в ушах;
- Дискомфорт справа в шее.
При любом признаке, необходимо обращаться в клинику, дабы избежать осложнений и непредвиденных последствий.
Способы лечения
Для постановления правильного диагноза, назначается УЗИ и сцинтиграфия, помогающая выявить точные размеры щитовидной железы.
Для врачевания начальных стадий тиреоидита, достаточно принимать препараты, снимающие воспаление, и стероидные гормоны.
Лечение острой формы должно проводиться в хирургическом отделении. Врач выписывает антибиотики, комплекс витаминов, антигистаминные средства и внутривенную дезинтоксикационную терапию.
Для врачевания других форм недуга, доставляющего мучительные боли в шее сбоку справа и в соседних областях, используются гормоны.
3. Шейный спондилез
Болевые ощущения с правой стороны шеи вызываются шейным спондилезом – нарушение костных структур и дисков в позвонке. Так как шея – самая ходовая часть тела, спондилез часто встречается у большого количества людей.
© shutterstock
Чем старше человек, тем сильнее изнашиваются диски, приводя к необратимым изменениям. Зачастую, недуг сложно диагностировать на начальной стадии, так как изменение размеров и форм протекает, не доставляя дискомфорта. Поэтому врачи рекомендуют проходить регулярное обследование позвоночника.
Причины и лечение боли справа в шее будут зависеть от степени заболевания, которое имеет три стадии. Чтобы выяснить на какой стадии находится недуг, требуется тщательный осмотр высококвалифицированного доктора.
Среди причин возникновения специалисты выделяют:
- Возрастную категорию;
- Плоскостопие;
- Наличие различных травм;
- Малоподвижный образ жизни;
- Остеохондроз;
- Нарушенные обменные процессы.
Признаки спондилеза
Боли в шее справа являются основным признаком развития спондилеза. Они приумножаются перед сном и после него, что доставляет жуткий дискомфорт.
Среди других признаков имеются:
- Регулярные головные боли;
- Обессиливание;
- Бегающие мурашки по рукам;
- Звон или шум в ушах;
- Скачки давления;
- Иногда головокружение.
Первая стадия спондилеза не проявляет выраженных знаков. Лишь незначительные боли справа в шее, которые человек не воспринимает за проблему, зачастую, связывая эти чувства с неправильной позой в ночное время. Но позвонки продолжают обрастать костными наростами.
На второй стадии недуга боль справа в шее пробуждается после сильных физических нагрузок и переохлаждения. Но она не является регулярной, а лишь проявляется обострениями, которые могут продолжаться в течение нескольких лет.
Третья стадия проявляется крайним напряжением мышц, что доводит до обездвиженности шеи.
Способы лечения
Для постановления точного диагноза и выявления формы спондилеза, врачи проводят магнитно-резонансную и компьютерную томографию.
Единой правильной терапии данного недуга не существует, так как спондилез трудно поддается лечению. К медикаментозным методам относятся:
- Препараты, уменьшающие боль справа в шее;
- Средства, улучшающие кровообращение;
- Медикаменты, устраняющие воспаление.
А также, для каждого пациента в индивидуальном порядке, назначается консервативное лечение, включающее физиотерапию, оздоровительный комплекс физических упражнений и мануальную терапию.
К сожалению, третью стадию недуга невозможно излечить без хирургического вмешательства.
4. Спондилоартроз
Боль в шее и плече справа вызывается спондилоартрозом – патологические наросты, истончение дисков, сращивание поверхностей. Если не произвести своевременное лечение, спондилоартроз приведет к полной атрофии мышц.
© shutterstock
Зачастую, заболевание обнаруживается у людей преклонного возраста. Но в течение последнего времени, от недуга начали страдать более молодые граждане от 30 лет.
Медицина выделяет несколько определенных причин, которые провоцируют спондилоартроз, доставляющий боли справа в шее, среди них:
- Чрезмерные, регулярные физические нагрузки;
- Патологическое формирование позвонков;
- Нарушенный обмен веществ;
- Гормональный дисбаланс.
Признаки недуга
Каждый человек должен внимательно относиться к признакам, которые подает организм, так как лечение ранних стадий заболеваний дается намного легче.
Среди признаков шейного спондилоартроза выделяют:
- Затылочную боль;
- Боль справа в шее, переходящую на плечи и руки;
- Головокружения;
- Потерю равновесия;
- Снижение зрения;
- Затруднение движений после сна.
При проявлении вышеперечисленных признаков, следует незамедлительно отправиться за консультацией в больницу, так как своевременное оказанное лечение поможет избежать осложнений и быстрее избавиться от болей справа в шее.
Способы лечения
Для постановления точного диагноза, врачи проводят доскональный осмотр, опрос и пальпацию. С помощью компьютерного и магнитно-резонансного исследования подтверждается степень и форма недуга.
К сожалению, излечить спондилоартроз полностью не удастся. Но доктора сделаю все возможное, чтобы развитие недуга замедлилось, функциональность вернулась в норму, а тянущая боль в шее справа прекратилась.
Врачевание недуга проводится при помощи:
- Обезболивающих медикаментов;
- Нестероидных средств, снимающих воспалительные процессы;
- Препаратов, восстанавливающих хрящевые ткани;
- Массажей;
- Физиотерапевтических процедур.
Для реабилитационного периода рекомендуется посещение санаторно-курортных заведений.
5. Грыжа шейного отдела
Когда с правой стороны болит рука и шея, это свидетельствует о грыже шейных позвонков.
© shutterstock
Грыжа – разрыв фиброзного кольца происходит из-за ослабления дисков и повышенного давления на них, так как рубцовая ткань, скрывающая фиброзное кольцо, не обладает сильной прочностью и повышенной эластичностью.
Статистика показывает, что данный недуг не является распространенным, но порождается по причине дегенеративных отклонений. Грыжа шейного отдела чаще встречается у сильного пола до 50 лет. Основанием, почему болит шея с правой стороны, являются такие факторы и заболевания:
- Остеохондроз;
- Спондилез;
- Спондилоартроз;
- Мощные удары головы и шеи;
- Аварии;
- Всевозможные травмы, ушибы.
Признаки недуга
Среди признаков грыжи специалисты выделяют:
- Непостоянную, ноющую боль справа в шее;
- Болезненные ощущения в руке;
- Затекание конечностей;
- Бессилие;
- Головокружения;
- Неустойчивость на ногах;
- Снижение памяти.
Если возникает вопрос, что делать при болях в шее справа и при проявлении вышеперечисленных симптомов, следует, не задумываясь, отправиться за консультацией в больницу.
Грыжа межпозвоночного диска, доставляющая мучительные боли справа в шее и руке, приводит к сложным, серьезным последствиям – к дыхательному параличу, и к отказу конечностей.
Способы лечения
Чтобы узнать точное расположение грыжи, доктора назначают пациенту рентгенографию позвоночника, магнитно-резонансную и компьютерную томографию, УЗИ, электромиографию.
Лечение недуга производится консервативными методами:
- Ограничение головных движений;
- Ношение шейного корсета;
- Нестероидные противовоспалительные медикаменты;
- Обезболивающие средства;
- Миорелаксанты;
- Физиотерапевтические процедуры;
- Расслабляющие массажи;
- Лечебная физкультура.
В тяжелых случаях протекания недуга проводится оперативное вмешательство.
Стоит помнить, что своевременное обращение к доктору, при болях справа в шее, поможет избежать осложнений.
6. Воспаление или растяжение
Если болит мышца шеи справа или слева, виновником становятся результаты неправильного сна, воспаления или растяжения.
© shutterstock
Шейные боли в правой или левой области пробуждаются после переохлаждения, нахождения на сквозняках или чрезмерных физических упражнений. Многие люди, особенно водители, спортсмены, программисты, неоднократно сталкивались с такими проблемами.
Но не всегда боли справа в шее порождаются по вине неправильного сна и прочего. Иногда это может свидетельствовать о присутствии проблем с позвоночником, нервной системой или других заболеваний, например:
- Остеохондроз;
- Спондилез;
- Грыжа шейных позвонков;
- Протрузия;
- Проблемы со щитовидной железой;
- Различные новообразования и прочее.
Признаки недуга
Основным признаков является боль справа или слева в шее. Она имеет возможность переходить на затылок и плечи, доставляя неприятный дискомфорт. В момент внезапных действий и поворотов боли приумножаются, обретая простреливающий характер.
Боли справа или слева в шее, возникшие из-за неправильного сна, будут беспокоить человека на протяжении нескольких дней. Если симптомы не проходят, следует отправиться за консультацией к врачу, чтобы он выявил истинную причину возникновения.
Способы лечения
Когда болит мышца на шее справа или слева, нужно избегать необдуманных поворотов и передвижений. Желательно отдохнуть дома. Прогревать мышцы нельзя, можно намотать шерстяной шарф и носить его, пока не пройдет недуг. Больной может наносить на проблемное место противовоспалительные, обезболивающие мази или гели, которые помогут перенести болезненный период. А также не рекомендуется делать самостоятельную разминку шеи, это грозит осложнениями.
Если боли в шее в правой стороне не проходят спустя несколько дней, следует пойти в больницу. Доктор сделает диагностику, выявит истинную причину пробуждения и назначит правильную терапию.
Стоит знать, что самолечение способно привести к серьезным последствиям.
7. Миофасциальный синдром
Боль в шее справа вызвает миофасциальный синдром – напряжение мышц. Данный недуг способен поражать не только правую сторону шеи, но и все группы мышц.
© shutterstock
В этом случае принятие анальгетиков не идет на пользу. А длительность врачевания зависит от степени тяжести заболевания.
Миофасциальный синдром превращает жизнь человека в сплошные болевые ощущения. И если не обратиться к доктору за помощью, сформируются патологические изменения, требующие хирургического вмешательства.
Недуг вызывается такими причинами:
- Преклонный возраст;
- Сердечные заболевания;
- Ревматоидный артрит;
- Лишний вес;
- Регулярные стрессы;
- Малоподвижный образ жизни;
- Чрезмерные спортивные нагрузки;
- Сутулость и прочее.
Признаки синдрома
Симптомы синдрома имеют сходства с другими заболеваниями. Но медицина выделяет основные признаки:
- Головокружения;
- Обмороки;
- Проблемы со зрением;
- Шум в ушах;
- Обильное слюноотделение;
- Боли правой стороны лица;
- Ринит.
Способы лечения
Для терапии миофасциального синдрома желателен комплексный подход, включающий медикаментозную и альтернативную терапию.
Когда болит шея сбоку справа, врачи назначают:
- Медикаменты, устраняющие боли;
- Миорелаксанты;
- Средства, подавляющие воспаление;
- Комплекс витаминов;
- Акупунктуру;
- Мануальную терапию;
- Баночные и точечные массажи;
- Гирудотерапию;
- Остеопатию и многое другое.
© shutterstock
Врачи, лечащие боли в шее справой стороны
Если возникает резкая боль в шее с правой или левой стороны, следует посетить терапевта и рассказать ему проявляющиеся симптомы. Врач проведет осмотр и направит к одному из специалистов:
- Вертебролог;
- Остеопат;
- Хирург;
- Травматолог;
- Невролог;
- Мануальный терапевт;
- Ревматолог.
Каждый доктор занимается лечением определенной болезни.
Менее популярные причины болей в шее с правой стороны
Справа в шее пульсирующая боль может вызываться и другими, менее популярными причинами:
- Заглоточный абсцесс;
- Гнойные недуги тканей;
- Дисфункция суставов;
- Новообразования;
- Ревматоидный артрит;
- Отит;
- Стеноз;
- Менингит;
- Краниоспинальные аномалии и многое другое.
Подведение итогов
Каждый человек должен подобающе относиться к сигналам, которые подает организм. Если слева или справа болит шея, необходимо отправиться за консультацией к квалифицированному специалисту. Ведь своевременная терапия поможет избавиться от болевых ощущений, избежать различных осложнений и вернуться к полноценному образу жизни.
Интересно1Не интересно0Боль в горле и шее — Отоларингология
анонимно, Женщина, 34 года
В мае начались боли в горле, сухость, першение, ком в горле, мокрота, которая трудно отходит. Давило в области щитовидки. Анализы на гормоны, узи щитовидки не выявили никаких отклонений. Эндокринолог отправил со словами больше отдыхать и не думать о плохом. Начались хождения по Лор врачам. Один поставил диагноз тонзилит, назначил промывания миндалин, один раз промыли, больше не пошла, т.к диагноз был ошибочный и промывать там было нечего. Пошла к другому врачу, диагноз хронический фарингит, лечение полоскания, имудон. Из рекомендаций, сделать гастроскопию. Гастроскопия выявила хронический гастрит, рефлюкс эзофагит. При приеме препаратов, становилось легче. Но горло переодически все равно сухое и першит,часто откашливаюсь, что бы вернуть голос, стали часто воспаляться миндалины, то с одной стороны, то с обеих. Но с горлом всегда мучилась, чуть холодной воды попью и на утро больно глотать. Под углом нижней челюсти при нажатии было больно, как будто жгутик какой-то, с правой стороны он болезнее чем с левой. Терапевт и хирург сказали лимфоузел, но это не он точно. Лимфоузел круглый, а это как канатик. Иногда при поднятии или отпущении головы были как бы прострелы под челюстью как раз в этом месте. К слову анализ крови не выявил воспаления лимфоузлов и врач при повторном осмотре лимфоузлы не нащупал, но жгутик остался на месте. Так же при нажатии болезненный и раза два три в день есть как бы прострелы в него. Отдающие в скулу, ухо, и саму нижнюю челюсть, иногда покалывания в области губ, под ними, в нос. Продолжаются не долго, кольнет и отпустит. Потом начались неприятные ощущения в языке, оставались следы зубов, после острого начинал щипать, появился налет. Гастроэнтеролог отправил на дыхательный тест (ещё не делала) и к стоматологу. Под вопросом поставил глоссит. Стоматолог терапевт сказал надо за лечить зубы, есть кариес. Глоссит не подтвердил. Отправил к стоматологу хирургу, проверить слюную железу. Осмотрев её, врач отправил снова к лору, т.к как таковых стоматологических проблем не нашёл. Слюнная железа без изменений. Но иногда её сводит, когда ем что то кислое. Получается замкнутый круг, постоянные походы по врачам, при чем по одним и тем же. При этом есть боли в шее, с боку и ближе к затылку. Добавились боли в лопатке (прострелы) , в позвоночнике, при глубоком вдохе может схватывать шею, заднюю сторону. Иногда не хватает воздуха, как будто славило грудь, становится трудно дышать. В такие моменты охватывает паника, начинает все болеть, шея, горло как будто то душат и там появляется инородное тело, лопатки,плечо, сразу колет где только может, отдаёт в висок, немеет рука, чаще правая. Вообще все эти боли в основном с правой стороны. От головы и до лопаток. Плюс захватывает лицо. Эти боли не постоянны, но за день такое может случится от одного до пяти раз. Собираюсь снова на приём к лору и неврологу. Скажите пожалуйста, все это может ли быть причиной остеохондроза и хронического фарингита? Начиталась про опухоли шеи и горла, все симптомы на лицо. Очень страшно. Забыла добавить, рентген шеи выявил только нестабильность. Так же есть переодически головокружение и слабость. Так же колет и в груди. Различные мази дают временное облегчение. Ещё появляется давящее ощущение в положении лёжа, когда подбородок касается груди и при этом как бы затекает горло. Подскажите перед тем как придти на приём может стоит сдать дополнительные анализы и провести обследования, только вот обследования чего? Мне кажется я проверила уже все, что можно. Простите, что много, долго и может непонятно описала ситуацию.







 Ингалятором называют устройство, используемое при лечении заболеваний дыхательных путей. На рынке представлен широкий выбор аппаратов с различным типом устройства. Очень удобные и компактные небулайзеры, которые превращают раствор в аэрозоль посредством компрессора. Перед приобретением следует внимательно изучить, какие лекарства можно использовать в компрессорном ингаляторе.
Ингалятором называют устройство, используемое при лечении заболеваний дыхательных путей. На рынке представлен широкий выбор аппаратов с различным типом устройства. Очень удобные и компактные небулайзеры, которые превращают раствор в аэрозоль посредством компрессора. Перед приобретением следует внимательно изучить, какие лекарства можно использовать в компрессорном ингаляторе. Лекарства для улучшения выведения мокроты при острых заболеваниях дыхательных путей, муковисцидозе, пневмонии. Не влияют на ее количество Лазолван и АмброГЕКСАЛ – их можно использовать даже новорожденным. Увеличивают количество мокроты Флуимуцил (имеет ряд противопоказаний), обычный физ. раствор хлорида натрия 0,9%, Пульмозим от застоя гноя в бронхах, Гипертонический раствор NaCI (3 или 4%), который редко назначают астматикам.
Лекарства для улучшения выведения мокроты при острых заболеваниях дыхательных путей, муковисцидозе, пневмонии. Не влияют на ее количество Лазолван и АмброГЕКСАЛ – их можно использовать даже новорожденным. Увеличивают количество мокроты Флуимуцил (имеет ряд противопоказаний), обычный физ. раствор хлорида натрия 0,9%, Пульмозим от застоя гноя в бронхах, Гипертонический раствор NaCI (3 или 4%), который редко назначают астматикам.

 Препараты на его основе могут приниматься как наружно, так и внутрь. Показания к применению в таком случае – простудные, а также различные инфекционные заболевания.
Препараты на его основе могут приниматься как наружно, так и внутрь. Показания к применению в таком случае – простудные, а также различные инфекционные заболевания.
 Если применение лекарства считается необходимым, тогда в диету должны быть добавлены продукты питания, которые содержат большее количество углеводов.
Если применение лекарства считается необходимым, тогда в диету должны быть добавлены продукты питания, которые содержат большее количество углеводов.

 Компоненты усваиваются независимо от приема пищи, поэтому не важно, как пить таблетки от кашля с термопсисом, принимать их можно в любое удобное время суток. Если таблетки сложно глотать целиком, можно размельчить их и разбавить теплой водой. Так появится специфический вкус, как правило, кислый с оттенком горечи, но действие от этого не уменьшится.
Компоненты усваиваются независимо от приема пищи, поэтому не важно, как пить таблетки от кашля с термопсисом, принимать их можно в любое удобное время суток. Если таблетки сложно глотать целиком, можно размельчить их и разбавить теплой водой. Так появится специфический вкус, как правило, кислый с оттенком горечи, но действие от этого не уменьшится.
 Назначается обильное питье до 2,5 л в день. Вода должна быть теплой. Можно заменить ее чаями на травах, которые также способствуют отделению мокроты. Травяные чаи принимать только после консультации с врачом, если он решит, что это целесообразно.
Назначается обильное питье до 2,5 л в день. Вода должна быть теплой. Можно заменить ее чаями на травах, которые также способствуют отделению мокроты. Травяные чаи принимать только после консультации с врачом, если он решит, что это целесообразно. Не рекомендуется использование по истечению срока годности. Лекарство не только не даст результата, но и может вызвать побочные действия: жар, рвоту, понос, боли в животе и проч.
Не рекомендуется использование по истечению срока годности. Лекарство не только не даст результата, но и может вызвать побочные действия: жар, рвоту, понос, боли в животе и проч. ru/termopsol
ru/termopsol
 Обычно представленный медикамент переносится организмом хорошо и не дает никаких побочных эффектов. Только в крайних случаях он может провоцировать различные аллергические реакции, сонливость, тошноту.
Обычно представленный медикамент переносится организмом хорошо и не дает никаких побочных эффектов. Только в крайних случаях он может провоцировать различные аллергические реакции, сонливость, тошноту. И сегодня, несмотря на наличие в аптеках более современных средств от кашля, они неизменно пользуются популярностью. Причина в том, что они действительно помогают. Но при некоторых видах кашля таблетки с термопсисом могут быть и противопоказаны.
И сегодня, несмотря на наличие в аптеках более современных средств от кашля, они неизменно пользуются популярностью. Причина в том, что они действительно помогают. Но при некоторых видах кашля таблетки с термопсисом могут быть и противопоказаны. Все вместе эти вещества оказывают сложное воздействие на организм человека. Так, цитизин и метилцитизин возбуждают дыхание, пахикарпин оказывает угнетающее влияние на ганглии (нервные узлы) вегетативной нервной системы. А в целом термопсис оказывает отхаркивающее, а в больших дозах — рвотное действие.
Все вместе эти вещества оказывают сложное воздействие на организм человека. Так, цитизин и метилцитизин возбуждают дыхание, пахикарпин оказывает угнетающее влияние на ганглии (нервные узлы) вегетативной нервной системы. А в целом термопсис оказывает отхаркивающее, а в больших дозах — рвотное действие. В результате кашель и секреция мокроты усиливается, но ускоряется также процесс выведения мокроты из бронхов. В состав таблеток от кашля с термопсисом входит также натрия гидрокарбонат, который стимулирует секрецию бронхиальных желез и способствует снижению вязкости мокроты.
В результате кашель и секреция мокроты усиливается, но ускоряется также процесс выведения мокроты из бронхов. В состав таблеток от кашля с термопсисом входит также натрия гидрокарбонат, который стимулирует секрецию бронхиальных желез и способствует снижению вязкости мокроты. В первую очередь это бывает при бронхитах и пневмониях у грудных детей, когда мокрота буквально наводняет легкие, а маленький ребенок не может откашляться. В таком случае термопсис еще более наводнит легкие мокротой, что создаст опасность для жизни ребенка.
В первую очередь это бывает при бронхитах и пневмониях у грудных детей, когда мокрота буквально наводняет легкие, а маленький ребенок не может откашляться. В таком случае термопсис еще более наводнит легкие мокротой, что создаст опасность для жизни ребенка. В результате произойдёт рост числа болезнетворных микроорганизмов, которые начнут размножаться в скопившейся мокроте и, как следствие, ухудшение состояния пациента.
В результате произойдёт рост числа болезнетворных микроорганизмов, которые начнут размножаться в скопившейся мокроте и, как следствие, ухудшение состояния пациента. В составе Термопсола нет синтетических веществ, красителей, регуляторов вкуса.
В составе Термопсола нет синтетических веществ, красителей, регуляторов вкуса.
 Если ребёнок не может глотать таблетки целиком нужно класть их под язык и рассасывать.
Если ребёнок не может глотать таблетки целиком нужно класть их под язык и рассасывать. Дальнейшее повышение концентрации алкалоидов в крови усиливает рвоту, сопровождаемую поносом и головной болью. При появлении таких ярко выраженных признаков отравления требуется срочная медицинская помощь.
Дальнейшее повышение концентрации алкалоидов в крови усиливает рвоту, сопровождаемую поносом и головной болью. При появлении таких ярко выраженных признаков отравления требуется срочная медицинская помощь.



 Если зуда и красноты не возникает, применять средство можно без опасений.
Если зуда и красноты не возникает, применять средство можно без опасений. Важно хорошенько размешать, чтобы эти комочки убрать, когда таковые вдруг образовались. Если лекарство готовится впрок, перед каждым употреблением содержимое бутылочки нужно взболтать. Курс лечения рассчитан в среднем на 3-4 недели.
Важно хорошенько размешать, чтобы эти комочки убрать, когда таковые вдруг образовались. Если лекарство готовится впрок, перед каждым употреблением содержимое бутылочки нужно взболтать. Курс лечения рассчитан в среднем на 3-4 недели. ложки 2 раза в сутки;
ложки 2 раза в сутки; Перед началом лечения все лекарства нужно заново протестировать на отсутствие аллергии.
Перед началом лечения все лекарства нужно заново протестировать на отсутствие аллергии. Термопсис очередно-цветковый в больших количествах произрастает на территории Кыргызстана, а термопсис туркестанский наиболее распространен в Узбекистане и Казахстане.
Термопсис очередно-цветковый в больших количествах произрастает на территории Кыргызстана, а термопсис туркестанский наиболее распространен в Узбекистане и Казахстане.
 Благодаря наличию в химическом составе термопсиса некоторых изохолиновых алкалоидов, такие лечебные средства благотворно воздействуют на дыхательный и рвотный центры. Термопсис оказывает сильное отхаркивающее действие.
Благодаря наличию в химическом составе термопсиса некоторых изохолиновых алкалоидов, такие лечебные средства благотворно воздействуют на дыхательный и рвотный центры. Термопсис оказывает сильное отхаркивающее действие. Еще одно доказательство великолепных лечебных свойств термопсиса.
Еще одно доказательство великолепных лечебных свойств термопсиса. Это растение может использоваться и при таком серьезном заболевании, как облитерирующий эндоартрит, благодаря наличию в химическом составе соединения пахикарпин.
Это растение может использоваться и при таком серьезном заболевании, как облитерирующий эндоартрит, благодаря наличию в химическом составе соединения пахикарпин. Интересным фактом можно назвать и то, что отвары из этого растения широко применяются и в тибетской народной медицине. Наиболее популярен в качестве отхаркивающего средства термопсис ланцетный или мышатник, также иногда называемый пьяной травой.
Интересным фактом можно назвать и то, что отвары из этого растения широко применяются и в тибетской народной медицине. Наиболее популярен в качестве отхаркивающего средства термопсис ланцетный или мышатник, также иногда называемый пьяной травой. При этом употреблять его следует по 1 столовой ложке 3-5 раз в день.
При этом употреблять его следует по 1 столовой ложке 3-5 раз в день. Цитизин вызывает неприятные ощущения при попытке выкурить сигарету. Этакая кодировка для курильщиков. Также существует похожее средство, только выпускаемое в виде пластырей для слизистых оболочек.
Цитизин вызывает неприятные ощущения при попытке выкурить сигарету. Этакая кодировка для курильщиков. Также существует похожее средство, только выпускаемое в виде пластырей для слизистых оболочек. Это растение может использоваться для различных видов ландшафтного дизайна:
Это растение может использоваться для различных видов ландшафтного дизайна:
 Благодаря наличию сильнодействующих алкалоидов в своем химическом составе это растение не боится вредителей. К тому же термопсис редко болеет.
Благодаря наличию сильнодействующих алкалоидов в своем химическом составе это растение не боится вредителей. К тому же термопсис редко болеет. Связано это с алкалоидом пахикарпином, которые повышает тонус матки, что может привести к нежелательным осложнениям при родах.
Связано это с алкалоидом пахикарпином, которые повышает тонус матки, что может привести к нежелательным осложнениям при родах.
 Это как раз то заболевание, которое наша иммунная система должна преодолеть самостоятельно — эффективно ответить на заселение вирусами слизистых верхних дыхательных путей.
Это как раз то заболевание, которое наша иммунная система должна преодолеть самостоятельно — эффективно ответить на заселение вирусами слизистых верхних дыхательных путей. Это ¾ грамма или даже целый грамм парацетамола против ½ грамма (четверть грамма для ребёнка) в обычной таблетке. Туда же для «пущей важности» добавляют витамин С и какой-нибудь противоаллергический препарат для уменьшения отёка слизистой. Нужно понимать, эти препараты не лечат. Они снимают неприятные ощущения.
Это ¾ грамма или даже целый грамм парацетамола против ½ грамма (четверть грамма для ребёнка) в обычной таблетке. Туда же для «пущей важности» добавляют витамин С и какой-нибудь противоаллергический препарат для уменьшения отёка слизистой. Нужно понимать, эти препараты не лечат. Они снимают неприятные ощущения.
 Это значит, что они действуют лишь на определённые вирусы, например, на вирус герпеса, вирус гепатита, вирус ВИЧ и так далее. А ОРВИ — это такая болезнь, с которой наше тело должно справляться самостоятельно.
Это значит, что они действуют лишь на определённые вирусы, например, на вирус герпеса, вирус гепатита, вирус ВИЧ и так далее. А ОРВИ — это такая болезнь, с которой наше тело должно справляться самостоятельно. : Cought control tablets № 10
: Cought control tablets № 10 Курс лечения в течение 3-5 дней. Высшая разовая доза в пересчете на термопсис – 0.1 г (14 таблеток). Высшая суточная доза в пересчете на термопсис – 0.3 г (42 таблетки).
Курс лечения в течение 3-5 дней. Высшая разовая доза в пересчете на термопсис – 0.1 г (14 таблеток). Высшая суточная доза в пересчете на термопсис – 0.3 г (42 таблетки). 7 мг натрия гидрокарбонат 250 мг.
7 мг натрия гидрокарбонат 250 мг. Поры популярности. Если внимательно рассмотреть упаковку, то большого списка ингредиентов вы вряд ли найдете. Многим будет только приятно. В одной таблетке препарата содержится гидрокарбонат натрия и трава термопсиса. Все компоненты натуральные. Для тех, кто не знает, бикарбонат натрия — обычная пищевая сода.
Поры популярности. Если внимательно рассмотреть упаковку, то большого списка ингредиентов вы вряд ли найдете. Многим будет только приятно. В одной таблетке препарата содержится гидрокарбонат натрия и трава термопсиса. Все компоненты натуральные. Для тех, кто не знает, бикарбонат натрия — обычная пищевая сода. На самом деле терпсис — это сорняк, который очень сложно удалить. Однако это растение нашло применение как в традиционной, так и в народной медицине.
На самом деле терпсис — это сорняк, который очень сложно удалить. Однако это растение нашло применение как в традиционной, так и в народной медицине. Кроме того, препарат повышает тонус гладкой мускулатуры бронхов.
Кроме того, препарат повышает тонус гладкой мускулатуры бронхов. Создается опасность не только для здоровья, но и для жизни ребенка.
Создается опасность не только для здоровья, но и для жизни ребенка. Препарат не вызывает отрицательных эмоций у детей, которые не особо любят принимать лекарства.
Препарат не вызывает отрицательных эмоций у детей, которые не особо любят принимать лекарства.
 Не считайте это безобидным. Принимайте препарат согласно инструкции. Не используйте продукт при неконтролируемом кашле. Перед применением таблеток следует проконсультироваться с врачом. Не занимайтесь самолечением. Следует помнить, что в больших дозах таблетки от кашля на основе этого растения могут вызвать рвоту и тошноту.Конечно, при правильном применении препарат абсолютно безвреден. Главное — соблюдать правила приема. Таблетки из травы термопсиса с содой — это прекрасное средство, оказывающее отхаркивающее действие, если применять строго по инструкции.
Не считайте это безобидным. Принимайте препарат согласно инструкции. Не используйте продукт при неконтролируемом кашле. Перед применением таблеток следует проконсультироваться с врачом. Не занимайтесь самолечением. Следует помнить, что в больших дозах таблетки от кашля на основе этого растения могут вызвать рвоту и тошноту.Конечно, при правильном применении препарат абсолютно безвреден. Главное — соблюдать правила приема. Таблетки из травы термопсиса с содой — это прекрасное средство, оказывающее отхаркивающее действие, если применять строго по инструкции.
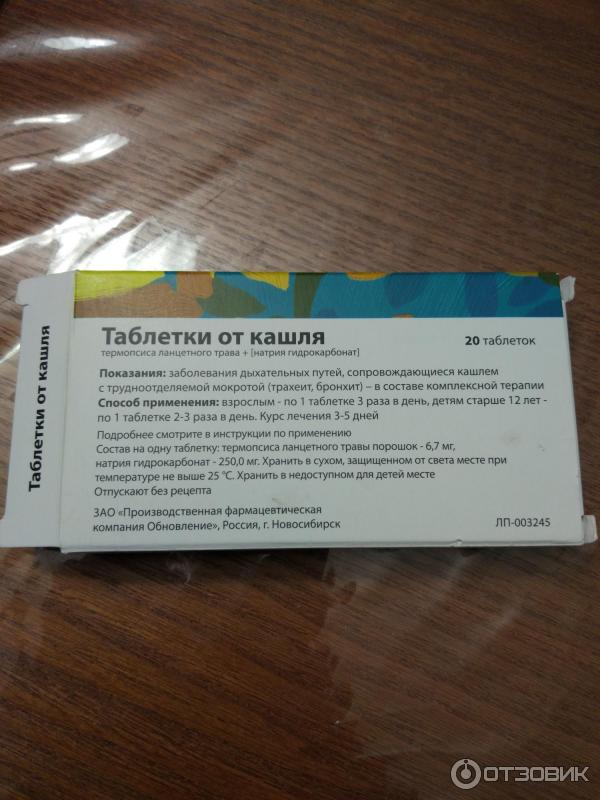 В результате мокрота уходит намного легче. Термопсис повышает тонус сосудистых стенок и тем самым снижает воспалительный процесс в органах дыхания.
В результате мокрота уходит намного легче. Термопсис повышает тонус сосудистых стенок и тем самым снижает воспалительный процесс в органах дыхания.
 С осторожностью применяют препарат при лечении ослабленных пациентов, у которых отсутствует отхаркивающая слизь из дыхательных путей.
С осторожностью применяют препарат при лечении ослабленных пациентов, у которых отсутствует отхаркивающая слизь из дыхательных путей. Поэтому передозировка сопровождается неприятными симптомами, напоминающими пищевое отравление. Появляются диспептические проявления, тошнота с сильной рвотой. В таких случаях нужно промыть желудок, принять энтеросорбент и обратиться к врачу.
Поэтому передозировка сопровождается неприятными симптомами, напоминающими пищевое отравление. Появляются диспептические проявления, тошнота с сильной рвотой. В таких случаях нужно промыть желудок, принять энтеросорбент и обратиться к врачу. Это способствует отхождению слизи из дыхательных путей.Можно использовать теплый чай с лимоном, молоком, отвар шиповника и даже обычную кипяченую воду.
Это способствует отхождению слизи из дыхательных путей.Можно использовать теплый чай с лимоном, молоком, отвар шиповника и даже обычную кипяченую воду.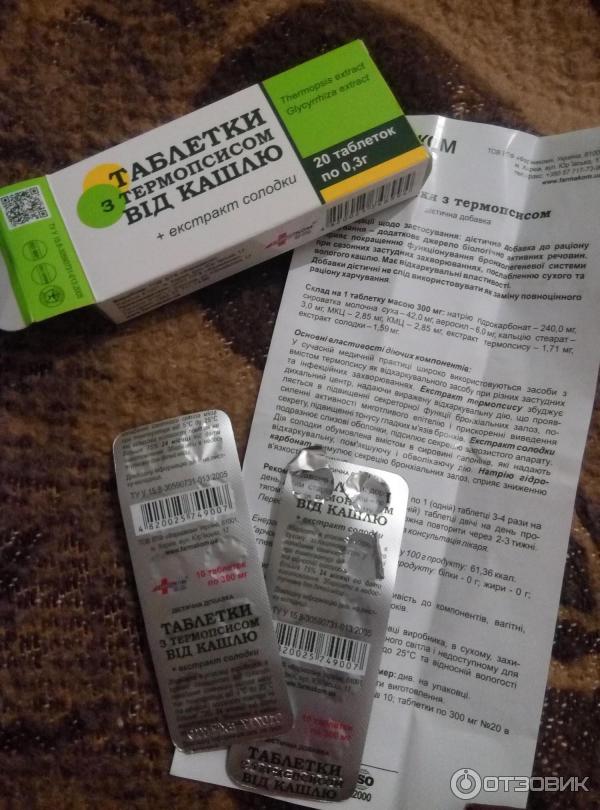
 Это старое проверенное средство иногда даже более эффективно, чем новые дорогие препараты. Люди отмечают быстрое действие препарата. В течение 40-60 минут после приема таблеток слизь из бронхов уходит намного легче.
Это старое проверенное средство иногда даже более эффективно, чем новые дорогие препараты. Люди отмечают быстрое действие препарата. В течение 40-60 минут после приема таблеток слизь из бронхов уходит намного легче. Но как только ребенок задыхается, беспокойные матери сразу начинают набивать его сиропами, таблетками и прочими различными лекарствами.
Но как только ребенок задыхается, беспокойные матери сразу начинают набивать его сиропами, таблетками и прочими различными лекарствами.
 В этом случае болезнь накладывает свой отпечаток на кашлевой рефлекс:
В этом случае болезнь накладывает свой отпечаток на кашлевой рефлекс:
 Ни в коем случае не обращайтесь за советом на форум, не читайте отзывы о лекарствах от кашля и не экспериментируйте над ребенком, так как у всех разное заболевание.
Ни в коем случае не обращайтесь за советом на форум, не читайте отзывы о лекарствах от кашля и не экспериментируйте над ребенком, так как у всех разное заболевание.



 Подходит для детей от трех лет. Несмотря на широкий спектр применения, это лекарство имеет ряд противопоказаний и побочных действий.
Подходит для детей от трех лет. Несмотря на широкий спектр применения, это лекарство имеет ряд противопоказаний и побочных действий. Несмотря на достоинства препарата, побочных эффектов очень много, поэтому лечение следует проводить под наблюдением врача.
Несмотря на достоинства препарата, побочных эффектов очень много, поэтому лечение следует проводить под наблюдением врача. Назначается детям от трех лет.
Назначается детям от трех лет. При возникновении опасений необходимо немедленно вернуться к педиатру и уточнить способ лечения.
При возникновении опасений необходимо немедленно вернуться к педиатру и уточнить способ лечения. Но, как показывает практика, дешевые таблетки от кашля не хуже справляются с поставленной задачей.
Но, как показывает практика, дешевые таблетки от кашля не хуже справляются с поставленной задачей.
 Также следует отметить, что такие дешевые таблетки от кашля уменьшают воспалительный процесс на слизистых оболочках бронхов.
Также следует отметить, что такие дешевые таблетки от кашля уменьшают воспалительный процесс на слизистых оболочках бронхов.
 Кроме того, стимуляция сурфактантом, то есть веществом, выстилающим альвеолы легких изнутри и повышающим защитную функцию всей легочной системы, имеет большое значение в продуктивной терапии этим лекарством.
Кроме того, стимуляция сурфактантом, то есть веществом, выстилающим альвеолы легких изнутри и повышающим защитную функцию всей легочной системы, имеет большое значение в продуктивной терапии этим лекарством. Что касается детей 6-14 лет, разовая доза для них не должна превышать 8 мг препарата (кратность приема — 3 раза в сутки).
Что касается детей 6-14 лет, разовая доза для них не должна превышать 8 мг препарата (кратность приема — 3 раза в сутки).

 Что касается бикарбоната натрия, он снижает вязкость мокроты и стимулирует секрецию бронхиальных желез.
Что касается бикарбоната натрия, он снижает вязкость мокроты и стимулирует секрецию бронхиальных желез. Это единственный способ правильно рассчитать необходимую и безопасную дозировку.
Это единственный способ правильно рассчитать необходимую и безопасную дозировку.
















 Пластырь изготавливается на основе натуральных компонентов, которые оказывают положительное воздействие на организм. Состав может варьироваться в зависимости от производителя, в основном в него входят такие вещества:
Пластырь изготавливается на основе натуральных компонентов, которые оказывают положительное воздействие на организм. Состав может варьироваться в зависимости от производителя, в основном в него входят такие вещества: Подготавливаем кожу. Чтобы пластырь хорошо держался, нужно обезжирить участки его нанесения. Для этого подойдут спиртосодержащие настойки, одеколон или медицинский спирт. После обработки кожи ее нужно тщательно вытереть полотенцем.
Подготавливаем кожу. Чтобы пластырь хорошо держался, нужно обезжирить участки его нанесения. Для этого подойдут спиртосодержащие настойки, одеколон или медицинский спирт. После обработки кожи ее нужно тщательно вытереть полотенцем. Грудь и спина. Использовать перцовый пластырь при сильном кашле можно по аналогии с горчичниками. Размещаем его на груди и спине согласно инструкции и ждем положительных изменений.
Грудь и спина. Использовать перцовый пластырь при сильном кашле можно по аналогии с горчичниками. Размещаем его на груди и спине согласно инструкции и ждем положительных изменений. Несмотря на то, что в состав пластыря входят природные активные вещества, он может быть полностью запрещен к применению в некоторых случаях. Перед использованием средства консультация с врачом обязательна. Специалист поможет убедиться в отсутствии противопоказаний и назначит вам медикаментозную терапию. При лечении соблюдайте такие меры предосторожности:
Несмотря на то, что в состав пластыря входят природные активные вещества, он может быть полностью запрещен к применению в некоторых случаях. Перед использованием средства консультация с врачом обязательна. Специалист поможет убедиться в отсутствии противопоказаний и назначит вам медикаментозную терапию. При лечении соблюдайте такие меры предосторожности: Препарат не используют, когда на обрабатываемых зонах развита гиперпигментация или есть родинки, это может вызвать побочные действия.
Препарат не используют, когда на обрабатываемых зонах развита гиперпигментация или есть родинки, это может вызвать побочные действия.











 Загрузка…
Загрузка…








 Из-за духоты или низкого давления человек начинает чаще дышать, чтобы получить нужное количество кислорода.
Из-за духоты или низкого давления человек начинает чаще дышать, чтобы получить нужное количество кислорода. Эти симптомы ясны врачу и облегчают постановку диагноза.
Эти симптомы ясны врачу и облегчают постановку диагноза.
 А это уже будет вызывать спазмы бронхов, сужение просвета артерий или боль при попытке сделать глубокий вдох.
А это уже будет вызывать спазмы бронхов, сужение просвета артерий или боль при попытке сделать глубокий вдох. Возможен также вариант смешанной одышки с ограничением обеих фаз.
Возможен также вариант смешанной одышки с ограничением обеих фаз.

 В конечном этапе одышка присутствует и вовсе в состоянии покоя.
В конечном этапе одышка присутствует и вовсе в состоянии покоя. Те и другие характеризуются снижением уровня гемоглобина и эритроцитов, основной ролью которых является транспорт кислорода. Соответственно ухудшается оксигенация органов и тканей. Возникает компенсаторная реакция, увеличивается частота и глубина дыхания — тем самым организм начинает потреблять больше кислорода из окружающей среды за единицу времени.
Те и другие характеризуются снижением уровня гемоглобина и эритроцитов, основной ролью которых является транспорт кислорода. Соответственно ухудшается оксигенация органов и тканей. Возникает компенсаторная реакция, увеличивается частота и глубина дыхания — тем самым организм начинает потреблять больше кислорода из окружающей среды за единицу времени.
 При любой степени выраженности одышки для своевременного оказания помощи и предупреждения осложнений нужно обратиться к врачу. Докторами, в чью компетенцию входит лечение заболеваний с одышкой, являются терапевт, кардиолог, эндокринолог.
При любой степени выраженности одышки для своевременного оказания помощи и предупреждения осложнений нужно обратиться к врачу. Докторами, в чью компетенцию входит лечение заболеваний с одышкой, являются терапевт, кардиолог, эндокринолог.

 Уход за трахеостомой заключается в частой смене повязок и тщательном промывании кожи вокруг трахеостомического отверствия хлоргекседином. Повязки нужно менять каждый день или чаще, несколько раз в день, по мере загрязнения.
Уход за трахеостомой заключается в частой смене повязок и тщательном промывании кожи вокруг трахеостомического отверствия хлоргекседином. Повязки нужно менять каждый день или чаще, несколько раз в день, по мере загрязнения. При накладывании повязки трубку проводят через разрез, а повязку располагают под фланцем («крылышками»). На повязку можно положить немного бетадина, чтобы не было входных ворот для инфекции.
При накладывании повязки трубку проводят через разрез, а повязку располагают под фланцем («крылышками»). На повязку можно положить немного бетадина, чтобы не было входных ворот для инфекции. В этом случае обратитесь за помощью к специалистам хосписа.
В этом случае обратитесь за помощью к специалистам хосписа. Приступы одышки при отходе ко сну и по ночам свидетельствуют о тяжелой степени сердечной недостаточности. Ночные приступы одышки могут также вызывать сильный сухой кашель, который в быту принято называть сердечным кашлем.
Приступы одышки при отходе ко сну и по ночам свидетельствуют о тяжелой степени сердечной недостаточности. Ночные приступы одышки могут также вызывать сильный сухой кашель, который в быту принято называть сердечным кашлем.







 «Мне было очень обидно»
«Мне было очень обидно» В больнице нам сказали, что, исходя из его симптомов — кашля и слабости, — у него тоже коронавирус. Мы живем вместе, и этого трудно было бы избежать.
В больнице нам сказали, что, исходя из его симптомов — кашля и слабости, — у него тоже коронавирус. Мы живем вместе, и этого трудно было бы избежать.



 На помощь придет аллерголог, который подберет нужные лекарства, назначит элиминационную диету на период цветения “плохих” растений.
На помощь придет аллерголог, который подберет нужные лекарства, назначит элиминационную диету на период цветения “плохих” растений. Осмотрите рот и нос: если самостоятельно достать предмет не представляется возможным, срочно вызывайте “Скорую”.
Осмотрите рот и нос: если самостоятельно достать предмет не представляется возможным, срочно вызывайте “Скорую”.


 Вы также можете:
Вы также можете:
 Если это необходимо, вам могут дать дополнительный кислород для дыхания.
Если это необходимо, вам могут дать дополнительный кислород для дыхания.

 (4) Однако в целом одышка является симптомом основного состояния, поэтому лучший способ ее лечения — это прием лекарств от этого состояния в соответствии с предписаниями и соблюдение любого другого одобренного врачом плана лечения ваших симптомов.
(4) Однако в целом одышка является симптомом основного состояния, поэтому лучший способ ее лечения — это прием лекарств от этого состояния в соответствии с предписаниями и соблюдение любого другого одобренного врачом плана лечения ваших симптомов. Небольшие исследования показывают, что определенные альтернативные методы лечения могут улучшить симптомы:
Небольшие исследования показывают, что определенные альтернативные методы лечения могут улучшить симптомы: раздражение », — объясняет Стефани Грей, врач медсестер и совладелец Интегративной клиники здоровья и гормонов в Хайавате, штат Айова.Кроме того, исследование, опубликованное в журнале Mediators of Inflamasted , предполагает, что прием пробиотических добавок, особенно Lactobacillus , Bifidobacterium и Saccharomyce , может уменьшить воспаление в дыхательных путях, вызванное аллергическими реакциями, вирусными инфекциями и астмой. (20)
раздражение », — объясняет Стефани Грей, врач медсестер и совладелец Интегративной клиники здоровья и гормонов в Хайавате, штат Айова.Кроме того, исследование, опубликованное в журнале Mediators of Inflamasted , предполагает, что прием пробиотических добавок, особенно Lactobacillus , Bifidobacterium и Saccharomyce , может уменьшить воспаление в дыхательных путях, вызванное аллергическими реакциями, вирусными инфекциями и астмой. (20) (21)
(21) Это поможет вашим легким очиститься.
Это поможет вашим легким очиститься. (23)
(23) Также следует отметить внезапно возникающее затруднение дыхания, которое постоянно или мешает вашей повседневной деятельности.
Также следует отметить внезапно возникающее затруднение дыхания, которое постоянно или мешает вашей повседневной деятельности. Соблюдение здорового питания и регулярные тренировки могут иметь большое значение для улучшения симптомов. Курение может ухудшить симптомы или вызвать осложнения при любом основном заболевании легких, поэтому важно бросить курить и избегать пассивного курения. Точно так же избегание воздействия загрязнителей или любых известных триггеров аллергии может уменьшить симптомы.
Соблюдение здорового питания и регулярные тренировки могут иметь большое значение для улучшения симптомов. Курение может ухудшить симптомы или вызвать осложнения при любом основном заболевании легких, поэтому важно бросить курить и избегать пассивного курения. Точно так же избегание воздействия загрязнителей или любых известных триггеров аллергии может уменьшить симптомы.
 Одышка может быть более серьезной, если она сопровождается:
Одышка может быть более серьезной, если она сопровождается:
 Обратитесь к своему врачу, если у вас одышка, и:
Обратитесь к своему врачу, если у вас одышка, и: Медицинский анамнез и обследование часто могут дать вашему врачу хорошее объяснение. Иногда требуются специальные тесты.
Медицинский анамнез и обследование часто могут дать вашему врачу хорошее объяснение. Иногда требуются специальные тесты. Если причиной являются ваши легкие или дыхательные пути, ваш лечащий врач может прописать вам лекарства. Если это из-за анемии, вам могут потребоваться добавки железа. Большинство людей начинают чувствовать себя лучше после того, как диагноз установлен. Ваш провайдер может порекомендовать вам:
Если причиной являются ваши легкие или дыхательные пути, ваш лечащий врач может прописать вам лекарства. Если это из-за анемии, вам могут потребоваться добавки железа. Большинство людей начинают чувствовать себя лучше после того, как диагноз установлен. Ваш провайдер может порекомендовать вам: Вместе вы узнаете, как справиться с одышкой. Посмотрите, соответствуете ли вы критериям лечения, например, легочной реабилитации.
Вместе вы узнаете, как справиться с одышкой. Посмотрите, соответствуете ли вы критериям лечения, например, легочной реабилитации. напряжено
напряжено
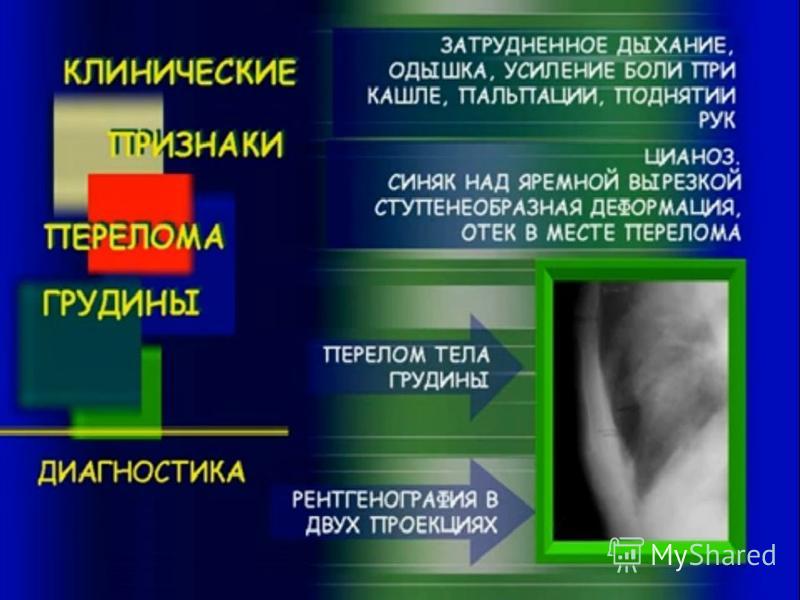
 Здоровые отдыхающие взрослые дышат 12-15 раз в минуту. Дыхание является важным компонентом дыхания, процесса, при котором кислород из воздуха поступает в организм, а углекислый газ удаляется из организма и выбрасывается в воздух.
Здоровые отдыхающие взрослые дышат 12-15 раз в минуту. Дыхание является важным компонентом дыхания, процесса, при котором кислород из воздуха поступает в организм, а углекислый газ удаляется из организма и выбрасывается в воздух. Стридор может быть вызван эпиглоттитом, вдыханием дыма, отеком горла, миндалин или аденоидов или удушьем посторонним предметом, например костью.
Стридор может быть вызван эпиглоттитом, вдыханием дыма, отеком горла, миндалин или аденоидов или удушьем посторонним предметом, например костью. Проблемы с дыханием могут возникать при внезапных тяжелых эпизодах, таких как затрудненное дыхание, возникающее во время апноэ во сне или астмы.Проблемы с дыханием также могут быть хроническими и продолжаться в течение длительного периода времени, например, при ХОБЛ или раке легких.
Проблемы с дыханием могут возникать при внезапных тяжелых эпизодах, таких как затрудненное дыхание, возникающее во время апноэ во сне или астмы.Проблемы с дыханием также могут быть хроническими и продолжаться в течение длительного периода времени, например, при ХОБЛ или раке легких.





























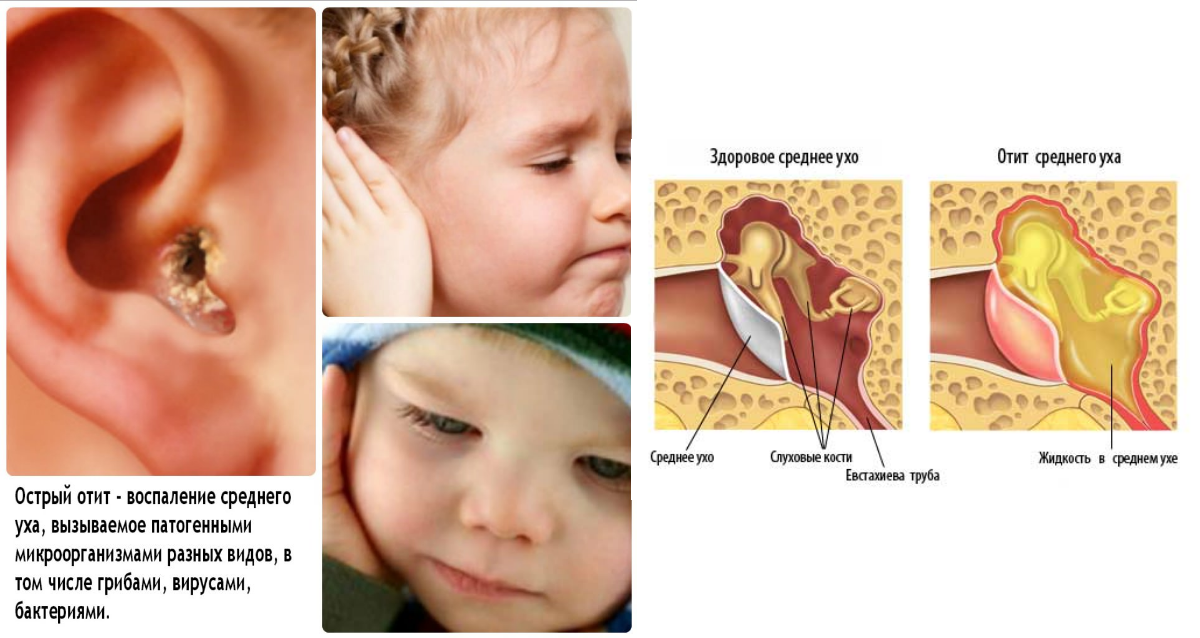 Этот гной засыхает на нижней части ушной раковины и на прилежащем участке шерстного покрова.
Этот гной засыхает на нижней части ушной раковины и на прилежащем участке шерстного покрова.
 Для профилактики применяют 1 раз в месяц.
Для профилактики применяют 1 раз в месяц.
 Поэтому очень важно одновременно с лечением нужно уничтожать паразитов в доме. Для этого необходима еженедельная влажная уборка всего дома со специальным средством против клещей.
Поэтому очень важно одновременно с лечением нужно уничтожать паразитов в доме. Для этого необходима еженедельная влажная уборка всего дома со специальным средством против клещей. Вы наверняка знаете, что кошки являются очень чистоплотными животными. Они постоянно чистят себя и если ваша кошка иногда чешет ушки, не нужно паниковать – так питомец пытается просто избавиться от накопившейся серы. Однако, если Вы видите, что животное часто и продожительно трясет головой, то это должно вас насторожить – причиной этому могут быть проблемы с ушами. Помните, что для собак и кошек, после обоняния их способность слышать является следующим наиболее важным из 5 чувств. Поэтому, если у Вашего животного проблемы с ушами необходимо максимально быстро помочь ему, так как это является жизненно важным для вашего любимца.
Вы наверняка знаете, что кошки являются очень чистоплотными животными. Они постоянно чистят себя и если ваша кошка иногда чешет ушки, не нужно паниковать – так питомец пытается просто избавиться от накопившейся серы. Однако, если Вы видите, что животное часто и продожительно трясет головой, то это должно вас насторожить – причиной этому могут быть проблемы с ушами. Помните, что для собак и кошек, после обоняния их способность слышать является следующим наиболее важным из 5 чувств. Поэтому, если у Вашего животного проблемы с ушами необходимо максимально быстро помочь ему, так как это является жизненно важным для вашего любимца.

 Отит – очень серьёзное заболевание, которое может привести к полной потере слуха – глухоте. Осложнением отита является прободение барабанной перепонки и воспаление оболочек головного мозга. Данное заболевание необходимо лечить под постоянным контролем врача. Во время лечения обязательно назначаются антибактериальные препараты – капли, мази, суспензии, в тяжелых случаях подключают иньекции антибиотиков.
Отит – очень серьёзное заболевание, которое может привести к полной потере слуха – глухоте. Осложнением отита является прободение барабанной перепонки и воспаление оболочек головного мозга. Данное заболевание необходимо лечить под постоянным контролем врача. Во время лечения обязательно назначаются антибактериальные препараты – капли, мази, суспензии, в тяжелых случаях подключают иньекции антибиотиков.
 В 90% случаев новообразование будет удалено хирургическим путём.
В 90% случаев новообразование будет удалено хирургическим путём. Никакого лечения не требуется. При устранении паразита у животного, все признаки аллергической реакции у человека проходят самостоятельно. У животного это заболевание практически никогда не протекает бессимптомно. Самый явный признак – обильное сухое отделяемое тёмно-коричневого цвета из наружных слуховых проходов (в большинстве случаев симметричное), в виде молотого кофе, иногда выделения имеют вид белесых чешуек и корочек; интенсивный зуд в области головы, за ушами, и, как следствие, последствия самотравмирования. При хроническом течении возможно развитие вторичного грибкового или бактериального воспаления в наружных слуховых каналах. В некоторых случаях клещ вызывает поражение не только ушей, но и кожи. Степень зуда различается у разных животных — у одних даже большое количество клещей вызывает легкий зуд, у других — незначительное количество клещей провоцирует развитие сильнейшего зуда, расчесов и дискомфорта. Как правило, у таких животных это связано с реакцией гиперчувствительности (повышенной восприимчивости) к продуктам жизнедеятельности клеща.
Никакого лечения не требуется. При устранении паразита у животного, все признаки аллергической реакции у человека проходят самостоятельно. У животного это заболевание практически никогда не протекает бессимптомно. Самый явный признак – обильное сухое отделяемое тёмно-коричневого цвета из наружных слуховых проходов (в большинстве случаев симметричное), в виде молотого кофе, иногда выделения имеют вид белесых чешуек и корочек; интенсивный зуд в области головы, за ушами, и, как следствие, последствия самотравмирования. При хроническом течении возможно развитие вторичного грибкового или бактериального воспаления в наружных слуховых каналах. В некоторых случаях клещ вызывает поражение не только ушей, но и кожи. Степень зуда различается у разных животных — у одних даже большое количество клещей вызывает легкий зуд, у других — незначительное количество клещей провоцирует развитие сильнейшего зуда, расчесов и дискомфорта. Как правило, у таких животных это связано с реакцией гиперчувствительности (повышенной восприимчивости) к продуктам жизнедеятельности клеща. Однако, иногда заболевание носит хронический характер, так как длительное время может протекать без явных клинических признаков. Необходимо ли лечение в данном случае? Однозначный ответ – да. При отсутствии лечения может произойти необратимое повреждение уха, включая разрыв барабанной перепонки или даже потерю слуха. Сильный и постоянный зуд станет причиной почему собака чешет уши и отчаянно трясет головой, образовывая гематомы ушей. Лечить ушного клеща необходимо только под наблюдением ветеринарного врача и только после постановки точного диагноза. Ваш ветеринар осмотрит ухо с помощью отоскопа. Если будет обнаружена инфекция, он возьмет образец с помощью тампона. В большинстве случаев клещ без труда обнаруживается при исследовании мазков под микроскопом. Эта важная процедура для понимания того, какие организмы присутствуют в ушном канале и в каких количествах, чтобы выбрать подходящее лечение. При правильном подходе отодектоз отлично лечится и достаточно всего нескольких недель, чтобы заболевание безследно исчезло.
Однако, иногда заболевание носит хронический характер, так как длительное время может протекать без явных клинических признаков. Необходимо ли лечение в данном случае? Однозначный ответ – да. При отсутствии лечения может произойти необратимое повреждение уха, включая разрыв барабанной перепонки или даже потерю слуха. Сильный и постоянный зуд станет причиной почему собака чешет уши и отчаянно трясет головой, образовывая гематомы ушей. Лечить ушного клеща необходимо только под наблюдением ветеринарного врача и только после постановки точного диагноза. Ваш ветеринар осмотрит ухо с помощью отоскопа. Если будет обнаружена инфекция, он возьмет образец с помощью тампона. В большинстве случаев клещ без труда обнаруживается при исследовании мазков под микроскопом. Эта важная процедура для понимания того, какие организмы присутствуют в ушном канале и в каких количествах, чтобы выбрать подходящее лечение. При правильном подходе отодектоз отлично лечится и достаточно всего нескольких недель, чтобы заболевание безследно исчезло. Проблема же заключается в том, что очень часто владельцы животных самостоятельно ставят диагноз «отодектоз» своему питомцу и затем безуспешно пытаются вылечить его в течение нескольких лет. Помните,что некоторые препараты могут быть не только не эффективны, но и противопоказаны именно вашему животному. При лечении в ветеринарной клиники доктор на основе полученных результатов анализов назначит местные и системные противопаразитарные препараты. Если будет обнаружено вторичное воспаление врач дополнительно назначит необходимые вашему животному ушные капли, руководствуясь результатами проведенного цитологического исследования мазков из наружных слуховых проходов. Для профилактики заражения домашнему питомцу необходимо проведение регулярных антипаразитарных обработок.
Проблема же заключается в том, что очень часто владельцы животных самостоятельно ставят диагноз «отодектоз» своему питомцу и затем безуспешно пытаются вылечить его в течение нескольких лет. Помните,что некоторые препараты могут быть не только не эффективны, но и противопоказаны именно вашему животному. При лечении в ветеринарной клиники доктор на основе полученных результатов анализов назначит местные и системные противопаразитарные препараты. Если будет обнаружено вторичное воспаление врач дополнительно назначит необходимые вашему животному ушные капли, руководствуясь результатами проведенного цитологического исследования мазков из наружных слуховых проходов. Для профилактики заражения домашнему питомцу необходимо проведение регулярных антипаразитарных обработок. Даже если клещ будет обнаружен только в одном ухе, закапывают лекарство в оба уха. Эту же процедуру Вам необходимо будет делать дома 2-3 раза в день, в течении нескольких дней. Затем снова проводят обследование и берут соскоб из ушной раковины.
Даже если клещ будет обнаружен только в одном ухе, закапывают лекарство в оба уха. Эту же процедуру Вам необходимо будет делать дома 2-3 раза в день, в течении нескольких дней. Затем снова проводят обследование и берут соскоб из ушной раковины. Например, Ваш ветеринар может назначить ушные капли Барс Форте для кошек. Этот препарат имеет самый широкий спектр действия на возбудителей болезни; оказывает лечебное действие при отитах, вызванных как микробами, так и грибами; обладает противовоспалительным действием. Согласно отзывам владельцев ушные капли Барс для кошек действительно весьма эффективны, доступны и просты в применении. Однако помните, если капать капли в грязные уши, препарат не сможет проникнуть вглубь слухового прохода, соответственно, капли могут не смогут начать работать. Это еще одна причина, почему первый раз эту процедуру лучше сделать в ветеринарной клинике. Помните, что только при правильном применении ушных каплей Барс для кошек или каких либо других ушных капель, лечение будет эффективным и не будет вызывать неприятные ощущения у животного.
Например, Ваш ветеринар может назначить ушные капли Барс Форте для кошек. Этот препарат имеет самый широкий спектр действия на возбудителей болезни; оказывает лечебное действие при отитах, вызванных как микробами, так и грибами; обладает противовоспалительным действием. Согласно отзывам владельцев ушные капли Барс для кошек действительно весьма эффективны, доступны и просты в применении. Однако помните, если капать капли в грязные уши, препарат не сможет проникнуть вглубь слухового прохода, соответственно, капли могут не смогут начать работать. Это еще одна причина, почему первый раз эту процедуру лучше сделать в ветеринарной клинике. Помните, что только при правильном применении ушных каплей Барс для кошек или каких либо других ушных капель, лечение будет эффективным и не будет вызывать неприятные ощущения у животного. Однако эти препараты имеют высокую стоимость.
Однако эти препараты имеют высокую стоимость. На первых каплях мы подробно останавливались ранее. Инструкцию, а также цену на ушные капли «Ауризон», вы сможете найти на специализированных сайтах. При своевременном выявлении и лечении отодектоза прогноз благоприятный.
На первых каплях мы подробно останавливались ранее. Инструкцию, а также цену на ушные капли «Ауризон», вы сможете найти на специализированных сайтах. При своевременном выявлении и лечении отодектоза прогноз благоприятный.
 Определить наличие грибка в ухе не сложно и самостоятельно. Как правило, симптомом является большое количество ушных выделений и неприятный запах. Лечение производится лекарственными препаратами, которые выписывает ветеринарный специалист.
Определить наличие грибка в ухе не сложно и самостоятельно. Как правило, симптомом является большое количество ушных выделений и неприятный запах. Лечение производится лекарственными препаратами, которые выписывает ветеринарный специалист.
 Клещи лечатся фармацевтическими препаратами, которые выписывает ветеринар.
Клещи лечатся фармацевтическими препаратами, которые выписывает ветеринар.



 Обратите внимание на то, идут ли выделения в виде гноя или серы. При появлении таких признаков срочно обращайтесь к ветеринарному врачу. Если наличие инфекции подтвердится, врач установит причину ее появления и назначит подходящий песику антибиотик в ушных каплях. Не занимайтесь самолечением, не покупайте в аптеке первый попавшийся антибиотик – это опасно! Ветеринар выпишет лекарство, исходя из веса вашего питомца, его возраста и состояния.
Обратите внимание на то, идут ли выделения в виде гноя или серы. При появлении таких признаков срочно обращайтесь к ветеринарному врачу. Если наличие инфекции подтвердится, врач установит причину ее появления и назначит подходящий песику антибиотик в ушных каплях. Не занимайтесь самолечением, не покупайте в аптеке первый попавшийся антибиотик – это опасно! Ветеринар выпишет лекарство, исходя из веса вашего питомца, его возраста и состояния.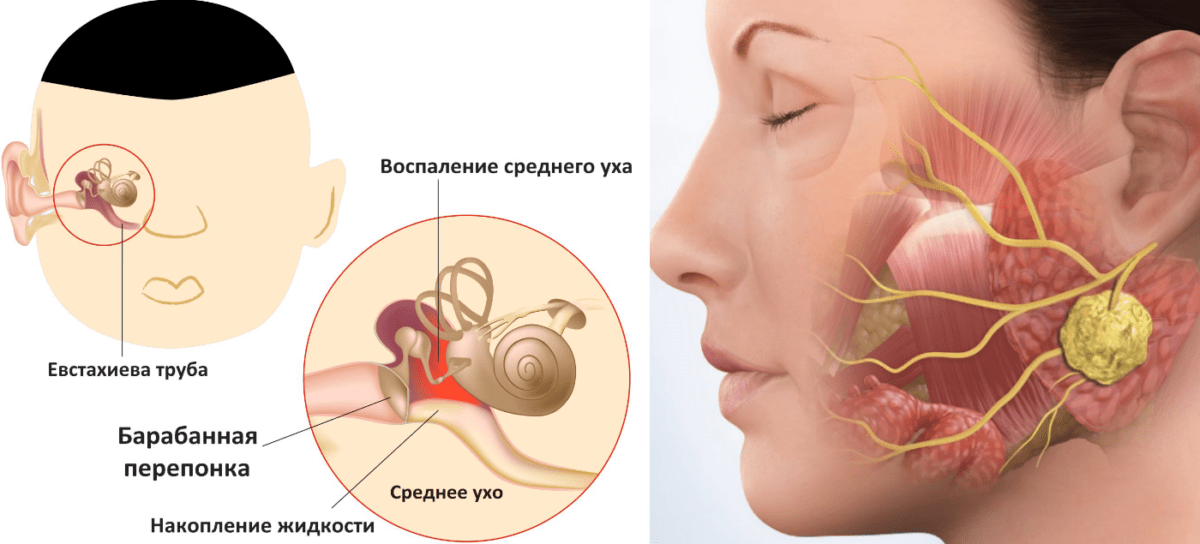 Чаще всего грибок возникает в результате ослабления защитных сил организма. Заболеванию сопутствуют такие симптомы:
Чаще всего грибок возникает в результате ослабления защитных сил организма. Заболеванию сопутствуют такие симптомы:/ear-hygiene-496616671-5b0420123128340037bd2044.jpg)
 Частота промываний может быть и меньше, все зависит от породы собаки.
Частота промываний может быть и меньше, все зависит от породы собаки. Для того чтобы у собаки не было стресса, поглаживайте ее, разговаривайте с ней ласковым тоном. Теперь положите ее на бок. Если ухо висячее, приподнимите его. Засохшую грязь размягчите с помощью специального масла. Возьмите ватный диск, смочите в гигиеническом лосьоне для собак и обработайте им ухо, чтобы растворить серу. Она растворится быстрее, если вы мягкими движениями помассируете ухо. Затем его следует очистить и высушить с помощью ватного диска. Если собака во время процедуры трясет головой, это означает, что она так освобождает слуховой проход от излишков лосьона.
Для того чтобы у собаки не было стресса, поглаживайте ее, разговаривайте с ней ласковым тоном. Теперь положите ее на бок. Если ухо висячее, приподнимите его. Засохшую грязь размягчите с помощью специального масла. Возьмите ватный диск, смочите в гигиеническом лосьоне для собак и обработайте им ухо, чтобы растворить серу. Она растворится быстрее, если вы мягкими движениями помассируете ухо. Затем его следует очистить и высушить с помощью ватного диска. Если собака во время процедуры трясет головой, это означает, что она так освобождает слуховой проход от излишков лосьона. Например, если у вас зудит внутри уха, значит кто-то распространяет о вас ложь, и вскоре вам придется оправдываться, а если чешется в ушной раковине – ждите домашних ссор.
Например, если у вас зудит внутри уха, значит кто-то распространяет о вас ложь, и вскоре вам придется оправдываться, а если чешется в ушной раковине – ждите домашних ссор. К сожалению, все эти предметы, включая ватные палочки, могут стать причиной микротравм, из-за которых ушные ходы будут болеть и чесаться.
К сожалению, все эти предметы, включая ватные палочки, могут стать причиной микротравм, из-за которых ушные ходы будут болеть и чесаться. Стоит понимать, что инородные предметы несут большую опасность для слуха, поэтому не стоит пытаться доставать их самостоятельно. В такой ситуации необходимо как можно скорее обратиться к ЛОРу.
Стоит понимать, что инородные предметы несут большую опасность для слуха, поэтому не стоит пытаться доставать их самостоятельно. В такой ситуации необходимо как можно скорее обратиться к ЛОРу. В таком случае она будет не просто зудеть, но и шелушиться. Усугубить ситуацию может недостаток кальция, селена и цинка.
В таком случае она будет не просто зудеть, но и шелушиться. Усугубить ситуацию может недостаток кальция, селена и цинка. В случае с аллергией может чесаться как только правое, так и только левое ухо.
В случае с аллергией может чесаться как только правое, так и только левое ухо. Заразиться лишаем можно только от больного человека или от животного. Сильнее ему подвержены люди с ослабленным иммунитетом.
Заразиться лишаем можно только от больного человека или от животного. Сильнее ему подвержены люди с ослабленным иммунитетом. Если чешется ухо только с правой стороны, со временем грибок может поразить и левое.
Если чешется ухо только с правой стороны, со временем грибок может поразить и левое. Под воздействием токсинов кожа будет воспаляться и зудеть, в том числе это может возникать снаружи и внутри уха. Среди других симптомов часто наблюдается тошнота и рвота.
Под воздействием токсинов кожа будет воспаляться и зудеть, в том числе это может возникать снаружи и внутри уха. Среди других симптомов часто наблюдается тошнота и рвота. Врачи не рекомендуют использовать для этой цели ватные палочки, но если вы все же это делаете, старайтесь не вводить их глубоко в ушной канал, чтобы не повредить барабанную перепонку.
Врачи не рекомендуют использовать для этой цели ватные палочки, но если вы все же это делаете, старайтесь не вводить их глубоко в ушной канал, чтобы не повредить барабанную перепонку. Отсутствие лечения будет только усиливать боль и усугублять проблему.
Отсутствие лечения будет только усиливать боль и усугублять проблему. Чаще кушайте орехи, молочные продукты, морские виды рыб, фасоль, брокколи. Повышайте иммунитет закаливанием и физическими упражнениями.
Чаще кушайте орехи, молочные продукты, морские виды рыб, фасоль, брокколи. Повышайте иммунитет закаливанием и физическими упражнениями. Есть ряд причин, из-за которых животное начинает вести себя таким образом, однако точный диагноз может поставить только ветеринар, после проведения осмотра и сдачи анализов. Самостоятельно лечить пса не рекомендуется, т.к. при наличии заболевания оно может перерасти в острую или хроническую форму.
Есть ряд причин, из-за которых животное начинает вести себя таким образом, однако точный диагноз может поставить только ветеринар, после проведения осмотра и сдачи анализов. Самостоятельно лечить пса не рекомендуется, т.к. при наличии заболевания оно может перерасти в острую или хроническую форму. Это могут быть веточки, насекомые или различные мелкие предметы, которые попадают в ушную раковину во время прогулки.
Это могут быть веточки, насекомые или различные мелкие предметы, которые попадают в ушную раковину во время прогулки. При обнаружении эктопаразитов нужно обработать шерсть антипаразитарными каплями или спреем, надеть питомцу ошейник от блох и клещей. Если у йоркширского терьера болит ухо или собака расчесывает ушки, лечение должен назначить врач – прописать лекарства от ушной болезни, назначить диету (если у питомца есть аллергия на пищу), порекомендовать применение гипоаллергенных средств ухода.
При обнаружении эктопаразитов нужно обработать шерсть антипаразитарными каплями или спреем, надеть питомцу ошейник от блох и клещей. Если у йоркширского терьера болит ухо или собака расчесывает ушки, лечение должен назначить врач – прописать лекарства от ушной болезни, назначить диету (если у питомца есть аллергия на пищу), порекомендовать применение гипоаллергенных средств ухода. Лишнюю шерсть нужно выщипывать, предварительно нанеся на кожу специальную пудру или тальк с обезболивающим и противовоспалительным эффектом. Очищающий лосьон содержит компоненты, смягчающие кожу. Для очистки используются ватные палочки или диски, остатки средства можно удалять салфеткой.
Лишнюю шерсть нужно выщипывать, предварительно нанеся на кожу специальную пудру или тальк с обезболивающим и противовоспалительным эффектом. Очищающий лосьон содержит компоненты, смягчающие кожу. Для очистки используются ватные палочки или диски, остатки средства можно удалять салфеткой.
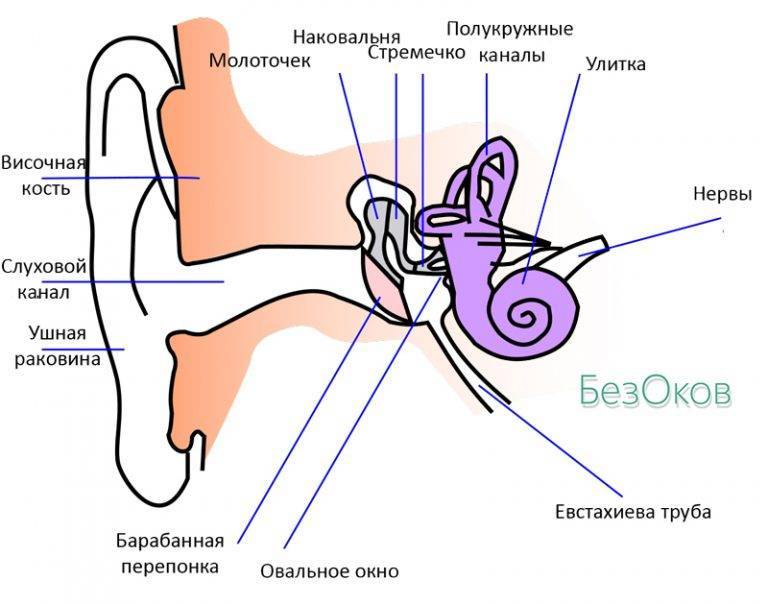

 Они также могут повредить кожу или проколоть барабанную перепонку, что увеличивает риск заражения.
Они также могут повредить кожу или проколоть барабанную перепонку, что увеличивает риск заражения.
 Хотя пищевая аллергия является легким симптомом, она может быть
опасно. Если у вас проблемы с дыханием, это может быть признаком
анафилактическая реакция, требующая немедленного лечения.
Хотя пищевая аллергия является легким симптомом, она может быть
опасно. Если у вас проблемы с дыханием, это может быть признаком
анафилактическая реакция, требующая немедленного лечения.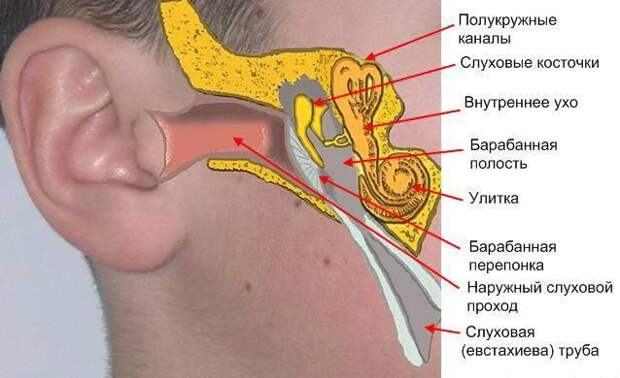 Находясь в офисе, ваш врач может научить вас, как безопасно делать это дома, а также другим методам профилактики зуда.
Находясь в офисе, ваш врач может научить вас, как безопасно делать это дома, а также другим методам профилактики зуда.
 Слуховые аппараты также могут вызвать зуд, если у вас аллергия на пластиковое покрытие, если слуховой аппарат не подходит или если за слуховым аппаратом попала вода.Если зуд не проходит, поговорите со своим врачом или специалистом, который подберет вам слуховой аппарат, чтобы найти решение.
Слуховые аппараты также могут вызвать зуд, если у вас аллергия на пластиковое покрытие, если слуховой аппарат не подходит или если за слуховым аппаратом попала вода.Если зуд не проходит, поговорите со своим врачом или специалистом, который подберет вам слуховой аппарат, чтобы найти решение. Люди, у которых есть оральная аллергия на определенные фрукты, орехи и семена, испытывают зуд в ушах, а также зуд и покраснение вокруг рта. Ведите дневник триггеров, чтобы выяснить причину, и поговорите со своим врачом, чтобы подтвердить эту аллергию и исключить другие заболевания.
Люди, у которых есть оральная аллергия на определенные фрукты, орехи и семена, испытывают зуд в ушах, а также зуд и покраснение вокруг рта. Ведите дневник триггеров, чтобы выяснить причину, и поговорите со своим врачом, чтобы подтвердить эту аллергию и исключить другие заболевания. Воск предназначен для предотвращения попадания частиц пыли и грязи в барабанную перепонку. Обычно воск либо высыхает и выпадает из уха самостоятельно, либо выходит наружу, где его можно стереть.
Воск предназначен для предотвращения попадания частиц пыли и грязи в барабанную перепонку. Обычно воск либо высыхает и выпадает из уха самостоятельно, либо выходит наружу, где его можно стереть.
 Использование ушных капель при перфорации барабанной перепонки может вызвать инфекцию. Вода через такое отверстие тоже может вызвать инфекцию.
Использование ушных капель при перфорации барабанной перепонки может вызвать инфекцию. Вода через такое отверстие тоже может вызвать инфекцию.
 Итак, если у вас или вашего ребенка что-то застряло в ухе, важно обратиться к врачу.
Итак, если у вас или вашего ребенка что-то застряло в ухе, важно обратиться к врачу. Однако, если зуд в горле сохраняется в течение длительного времени и вы не испытываете других симптомов простуды, это может быть признаком того, что у вас есть конкретная проблема со здоровьем горла, и в этом случае вам следует обратиться к ЛОР-врачу и получить сам проверил.
Однако, если зуд в горле сохраняется в течение длительного времени и вы не испытываете других симптомов простуды, это может быть признаком того, что у вас есть конкретная проблема со здоровьем горла, и в этом случае вам следует обратиться к ЛОР-врачу и получить сам проверил.

 Чаще встречаются пероральные антигистаминные препараты, но те же бренды часто предлагают формулы для местного применения. Спросите своих фармацевтов.
Чаще встречаются пероральные антигистаминные препараты, но те же бренды часто предлагают формулы для местного применения. Спросите своих фармацевтов. Внутреннее ухо наполнено жидкостью. Он также может инфицироваться, что приводит к головокружению и звону в ухе или, возможно, к потере равновесия.
Внутреннее ухо наполнено жидкостью. Он также может инфицироваться, что приводит к головокружению и звону в ухе или, возможно, к потере равновесия.
 Рисунок выше). Исследования на людях и нечеловеческих приматах показали, что медленно проводящие немиелинизированные нервные волокна (то есть С-волокна) обнаруживают информацию о зуде и передают ее в центральную нервную систему. Волокна C отвечают за боль, тепло и зуд.
Рисунок выше). Исследования на людях и нечеловеческих приматах показали, что медленно проводящие немиелинизированные нервные волокна (то есть С-волокна) обнаруживают информацию о зуде и передают ее в центральную нервную систему. Волокна C отвечают за боль, тепло и зуд.
 Однако это не всегда возможно.
Однако это не всегда возможно. Аналогичные соображения применимы к людям с открытыми сосцевидными впадинами — это тип операции, при которой между ушным проходом и пазухой оставляют отверстие.
Аналогичные соображения применимы к людям с открытыми сосцевидными впадинами — это тип операции, при которой между ушным проходом и пазухой оставляют отверстие. Вы можете использовать растительное масло (например, оливковое масло) или купить «масло для ушей», такое как «масло для ушей Уолли». Еще одна торговая марка оливкового масла — «Сладкое масло». Мы думаем, что просто использовать оливковое масло, которое есть на вашей кухне, — более разумный вариант.
Вы можете использовать растительное масло (например, оливковое масло) или купить «масло для ушей», такое как «масло для ушей Уолли». Еще одна торговая марка оливкового масла — «Сладкое масло». Мы думаем, что просто использовать оливковое масло, которое есть на вашей кухне, — более разумный вариант.
















 Также опасен отказ от приема антибиотиков при необходимости, например, при той же ангине, которая требует применения антибактериальной терапии. Признаками ангины являются высокая температура, которая плохо сбивается, сильная боль в горле. При ангине врач рекомендует постельный режим и прием специализированной терапии. Стоит помнить, что ангина чревата своими осложнениями — интоксикация бьет по жизненно важным органам: сердцу, почкам, суставам.
Также опасен отказ от приема антибиотиков при необходимости, например, при той же ангине, которая требует применения антибактериальной терапии. Признаками ангины являются высокая температура, которая плохо сбивается, сильная боль в горле. При ангине врач рекомендует постельный режим и прием специализированной терапии. Стоит помнить, что ангина чревата своими осложнениями — интоксикация бьет по жизненно важным органам: сердцу, почкам, суставам. Также следует избегать народной терапии — луком, чесноком, имбирем. Кроме того, следует соблюдать температурный режим пищи — она не должна быть ни слишком горячей, ни слишком холодной. Аккуратными стоит быть и с таблетками для рассасывания и не лечиться ими без меры, а лучше обратиться к врачу, чтобы он назначил индивидуальное лечение, опираясь на актуальное состояние.
Также следует избегать народной терапии — луком, чесноком, имбирем. Кроме того, следует соблюдать температурный режим пищи — она не должна быть ни слишком горячей, ни слишком холодной. Аккуратными стоит быть и с таблетками для рассасывания и не лечиться ими без меры, а лучше обратиться к врачу, чтобы он назначил индивидуальное лечение, опираясь на актуальное состояние. Поэтому так важно рассказывать врачу о сопутствующих заболеваниях и наличии аллергии, даже если она была очень давно. Симптомы последней — кожный зуд, отек дыхательных путей или даже анафилактический шок (обычно после инъекции антибиотика), когда давление резко падает, возникает полуобморочное состояние и человеку требуется срочная реанимация.
Поэтому так важно рассказывать врачу о сопутствующих заболеваниях и наличии аллергии, даже если она была очень давно. Симптомы последней — кожный зуд, отек дыхательных путей или даже анафилактический шок (обычно после инъекции антибиотика), когда давление резко падает, возникает полуобморочное состояние и человеку требуется срочная реанимация.
 — Иногда по старинке люди пьют „Левомицетин“ при лечении поносов, однако это ничем не обосновано. Еще есть глазные капли с данным антибиотиком, эффективность которых также невелика». В аптеках «Левомицетин» отпускается по рецепту, но даже если препарат назначил врач, то прежде, чем его принимать, стоит показаться другому специалисту и поискать альтернативное средство.
— Иногда по старинке люди пьют „Левомицетин“ при лечении поносов, однако это ничем не обосновано. Еще есть глазные капли с данным антибиотиком, эффективность которых также невелика». В аптеках «Левомицетин» отпускается по рецепту, но даже если препарат назначил врач, то прежде, чем его принимать, стоит показаться другому специалисту и поискать альтернативное средство. При беременности абсолютно противопоказаны тетрациклины (могут привести к нарушению формирования костей, зубов у плода), аминогликозиды (могут вызывать ото- и нефротоксичность), а также левомицетин, сульфаниламиды и нитрофураны. Беременным женщинам назначают только относительно безопасные антибиотики, официально разрешенные при беременности: пенициллины, цефалоспорины, макролиды.
При беременности абсолютно противопоказаны тетрациклины (могут привести к нарушению формирования костей, зубов у плода), аминогликозиды (могут вызывать ото- и нефротоксичность), а также левомицетин, сульфаниламиды и нитрофураны. Беременным женщинам назначают только относительно безопасные антибиотики, официально разрешенные при беременности: пенициллины, цефалоспорины, макролиды. Затягивать с лечением этого заболевания нельзя – при первых симптомах нужно обязательно посетить врача, который подберет эффективные лекарства.
Затягивать с лечением этого заболевания нельзя – при первых симптомах нужно обязательно посетить врача, который подберет эффективные лекарства.
 В результате из выживших бактерий формируются устойчивые к действию антибактериального компонента штаммы, и ангина, с трудом поддающаяся лечению, будет возникать у пациента все чаще. Чтобы преодолеть активность изменившихся бактерий, придется использовать сильнодействующие антибиотики, обладающие опасной токсичностью.
В результате из выживших бактерий формируются устойчивые к действию антибактериального компонента штаммы, и ангина, с трудом поддающаяся лечению, будет возникать у пациента все чаще. Чтобы преодолеть активность изменившихся бактерий, придется использовать сильнодействующие антибиотики, обладающие опасной токсичностью. Помимо пенициллинов, губительными в отношении бета-гемолитических бактерий считаются и другие группы антибиотиков:
Помимо пенициллинов, губительными в отношении бета-гемолитических бактерий считаются и другие группы антибиотиков: При запущенной и осложненной ангине антибиотики подбирают из ряда фторхинолонов.
При запущенной и осложненной ангине антибиотики подбирают из ряда фторхинолонов.



 Как правило, парентерально препараты вводят при гнойной бактериальной ангине, сопровождающейся следующими симптомами:
Как правило, парентерально препараты вводят при гнойной бактериальной ангине, сопровождающейся следующими симптомами: Используют их как в таблетированной, так и в инъекционной форме. Если пенициллины не оказывают должного терапевтического действия, назначают более эффективные антибиотики. При ангине беременным женщинам прописывают цефалоспорины («Цефтриаксон», «Цефазолин»). При этом важно учитывать способность этих препаратов проникать через плаценту.
Используют их как в таблетированной, так и в инъекционной форме. Если пенициллины не оказывают должного терапевтического действия, назначают более эффективные антибиотики. При ангине беременным женщинам прописывают цефалоспорины («Цефтриаксон», «Цефазолин»). При этом важно учитывать способность этих препаратов проникать через плаценту. У юных пациентов бактериальная ангина без качественного лечения очень часто переходит в тяжелую форму, при которой инфицируются суставы, сердце и нервная система. Благодаря антибиотикам удается на 99 % снизить вероятность развития подобного сценария. При этом имеет значение момент начала лечения. Эффективной профилактика осложнений будет в том случае, если начать давать лекарства ребенку не позже, чем со второго по девятый день течения тонзиллита включительно.
У юных пациентов бактериальная ангина без качественного лечения очень часто переходит в тяжелую форму, при которой инфицируются суставы, сердце и нервная система. Благодаря антибиотикам удается на 99 % снизить вероятность развития подобного сценария. При этом имеет значение момент начала лечения. Эффективной профилактика осложнений будет в том случае, если начать давать лекарства ребенку не позже, чем со второго по девятый день течения тонзиллита включительно.
 В первую очередь, учитываются результаты бактериологического посева отделяемого из горла, то есть чувствительность патогенной микрофлоры к антибактериальному веществу, и индивидуальная восприимчивость организма. Пенициллиновые препараты с осторожностью совмещают с другими лекарствами, а принимать их одновременно с цефалоспоринами, тетрациклинами, фторхинолонами или макролидами недопустимо. Перейдем к краткому описанию самых сильных антибиотиков при ангине, которые назначают и взрослым, и детям.
В первую очередь, учитываются результаты бактериологического посева отделяемого из горла, то есть чувствительность патогенной микрофлоры к антибактериальному веществу, и индивидуальная восприимчивость организма. Пенициллиновые препараты с осторожностью совмещают с другими лекарствами, а принимать их одновременно с цефалоспоринами, тетрациклинами, фторхинолонами или макролидами недопустимо. Перейдем к краткому описанию самых сильных антибиотиков при ангине, которые назначают и взрослым, и детям. По отзывам, при лечении тонзиллита быстро наступает облегчение после приема этого антибиотика. Таблетки от ангины эффективно снимают боль в горле и улучшают общее самочувствие. «Амоксиклав» в виде суспензии часто назначают грудным детям старше 3-месячного возраста.
По отзывам, при лечении тонзиллита быстро наступает облегчение после приема этого антибиотика. Таблетки от ангины эффективно снимают боль в горле и улучшают общее самочувствие. «Амоксиклав» в виде суспензии часто назначают грудным детям старше 3-месячного возраста.
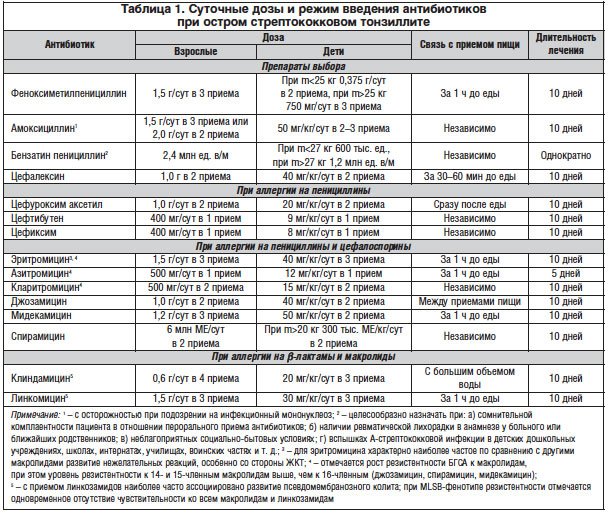 Амоксиклав, как и другие антибиотики, имеет ряд противопоказаний. С осторожностью его принимают при аллергии, нарушениях в работе желудочно-кишечного тракта. Режим дозирования устанавливает врач, учитывая массу тела, возраст, функции почек, тяжесть заболевания.
Амоксиклав, как и другие антибиотики, имеет ряд противопоказаний. С осторожностью его принимают при аллергии, нарушениях в работе желудочно-кишечного тракта. Режим дозирования устанавливает врач, учитывая массу тела, возраст, функции почек, тяжесть заболевания.


 Недооценка микроорганизмов, вызывающих обострение тонзиллита, может приводить к неэффективности антибактериальной терапии. Золотистый стафилококк играет немаловажную роль в рецидивировании тонзиллита. Выделение данными бактериями в-лактамаз приводит к неэффективности лечения незащищенными в-лактамными антибиотиками. Комбинация амоксициллина с клавулановой кислотой действует бактерицидно, эффективна в отношении золотистого стафилококка как возбудителя часто рецидивирующего тонзиллита.
Недооценка микроорганизмов, вызывающих обострение тонзиллита, может приводить к неэффективности антибактериальной терапии. Золотистый стафилококк играет немаловажную роль в рецидивировании тонзиллита. Выделение данными бактериями в-лактамаз приводит к неэффективности лечения незащищенными в-лактамными антибиотиками. Комбинация амоксициллина с клавулановой кислотой действует бактерицидно, эффективна в отношении золотистого стафилококка как возбудителя часто рецидивирующего тонзиллита. Одним из аргументов в пользу антибактериальной терапии острого тонзиллита является профилактика осложнений, в частности паратонзиллярного абсцесса -наиболее распространенного гнойного осложнения, терапия которого требует госпитализации и системной антибактериальной терапии. Учитывая обсемененность небных миндалин на поверхности и в глубине крипт условно-патогенной микрофлорой, можно не сомневаться, что в случае воспалительного процесса даже вирусной этиологии происходит усиленный рост уже имеющейся бактериальной микрофлоры.
Одним из аргументов в пользу антибактериальной терапии острого тонзиллита является профилактика осложнений, в частности паратонзиллярного абсцесса -наиболее распространенного гнойного осложнения, терапия которого требует госпитализации и системной антибактериальной терапии. Учитывая обсемененность небных миндалин на поверхности и в глубине крипт условно-патогенной микрофлорой, можно не сомневаться, что в случае воспалительного процесса даже вирусной этиологии происходит усиленный рост уже имеющейся бактериальной микрофлоры. совет 2015 | № 15
совет 2015 | № 15
 Процент встречаемости р-гемолитического стрептококка в зависимости от критериев McIsaac
Процент встречаемости р-гемолитического стрептококка в зависимости от критериев McIsaac
 Антибактериальная терапия, как правило, назначается эмпирически, т. к. результаты бактериологического посева мазков с небных миндалин получаем лишь на 4-5-й день.
Антибактериальная терапия, как правило, назначается эмпирически, т. к. результаты бактериологического посева мазков с небных миндалин получаем лишь на 4-5-й день. Действует бактерицидно, угнетает синтез бактериальной стенки. Клавулановая кислота обладает высокой тропно-стью к пенициллиназам, благодаря чему образует стабильный комплекс с ферментом, что предупреждает ферментативную деградацию амоксициллина под влиянием в-лактамаз. Препарат может назначаться и при инфекциях, резистентных к действию амоксициллина. Амоксициллин в сочетании с клавулановой кислотой активен в отношении аэробных грамположительных бактерий (включая штаммы, продуцирующие в-лактамазы), анаэробных грамположительных бактерий, аэробных грамотрицательных бактерий (включая штаммы, продуцирующие в-лактамазы), анаэробных грамотрицательных бактерий (включая штаммы, продуцирующие в-лактамазы). Арлет® выпускается в таблетках, содержащих амоксициллин (в форме тригидрата) 500 мг и клавула-новую кислоту (в форме калиевой соли) 125 мг, и в таблетках, содержащих 875 мг амоксициллина и 125 мг клавулановой кислоты. Применяется внутрь. Режим дозирования устанавливают индивидуально.
Действует бактерицидно, угнетает синтез бактериальной стенки. Клавулановая кислота обладает высокой тропно-стью к пенициллиназам, благодаря чему образует стабильный комплекс с ферментом, что предупреждает ферментативную деградацию амоксициллина под влиянием в-лактамаз. Препарат может назначаться и при инфекциях, резистентных к действию амоксициллина. Амоксициллин в сочетании с клавулановой кислотой активен в отношении аэробных грамположительных бактерий (включая штаммы, продуцирующие в-лактамазы), анаэробных грамположительных бактерий, аэробных грамотрицательных бактерий (включая штаммы, продуцирующие в-лактамазы), анаэробных грамотрицательных бактерий (включая штаммы, продуцирующие в-лактамазы). Арлет® выпускается в таблетках, содержащих амоксициллин (в форме тригидрата) 500 мг и клавула-новую кислоту (в форме калиевой соли) 125 мг, и в таблетках, содержащих 875 мг амоксициллина и 125 мг клавулановой кислоты. Применяется внутрь. Режим дозирования устанавливают индивидуально. Все эти факторы влияют на экономическую эффективность антибактериальной терапии. Существует большой спектр антибактериальных препаратов, эффективных в отношении в-гемолитического стрептококка, включающий пенициллин и его аналоги (например, ампициллин и амоксициллин), а также многочисленные цефа-лоспорины и макролиды. Амоксициллин остается препаратом первого выбора при лечении острого тонзиллита из-за его доказанной эффективности, безопасности, узкой направленности действия и стоимости. Известно, что на протяжении десятилетнего периода исследования не было выявлено ни одного штамма в-гемолитического стрептококка, резистентного к пенициллину [11]. Ряд исследований эффективности цефалоспоринов указывают на неполную ликвидацию в-гемолитического стрептококка в глотке при коротком курсе терапии. Стойкому подавлению возбудителя при остром тонзиллите способствует 10-дневный курс антибактериальной терапии, о чем указывается во всех международных рекомендациях. Цефалоспорины рекомендуются при лечении острого тонзиллита лицам с аллергией на пенициллины, однако важно помнить, что возможна перекрестная аллергия на в-лактамные антибиотики.
Все эти факторы влияют на экономическую эффективность антибактериальной терапии. Существует большой спектр антибактериальных препаратов, эффективных в отношении в-гемолитического стрептококка, включающий пенициллин и его аналоги (например, ампициллин и амоксициллин), а также многочисленные цефа-лоспорины и макролиды. Амоксициллин остается препаратом первого выбора при лечении острого тонзиллита из-за его доказанной эффективности, безопасности, узкой направленности действия и стоимости. Известно, что на протяжении десятилетнего периода исследования не было выявлено ни одного штамма в-гемолитического стрептококка, резистентного к пенициллину [11]. Ряд исследований эффективности цефалоспоринов указывают на неполную ликвидацию в-гемолитического стрептококка в глотке при коротком курсе терапии. Стойкому подавлению возбудителя при остром тонзиллите способствует 10-дневный курс антибактериальной терапии, о чем указывается во всех международных рекомендациях. Цефалоспорины рекомендуются при лечении острого тонзиллита лицам с аллергией на пенициллины, однако важно помнить, что возможна перекрестная аллергия на в-лактамные антибиотики. Макролиды в лечении острого тонзиллита более предпочтительны при аллергии на пенициллины. В последние годы появились данные о возрастании уровня резистентности бактериальной флоры глотки к макролидам.
Макролиды в лечении острого тонзиллита более предпочтительны при аллергии на пенициллины. В последние годы появились данные о возрастании уровня резистентности бактериальной флоры глотки к макролидам.
 I. Тау1ап и др. [16] обнаружили на поверхности миндалин при рецидивирующем тонзиллите золотистый стафилококк в 6,6%, гемофильную палочку в 11%, р-гемолитический стрептококк в 2,7%. В глубине миндалин выявили золотистый стафилококк в 6,1%, гемофильную палочку в 15,7%, р-гемолитичес-кий стрептококк в 6,1%. А.Е. Zatner и др. [17] при часто рецидивирующем тонзиллите обнаружили в миндалинах внутриклеточный золотистый стафилококк более чем в половине случаев (53,5%), в то время как р-гемолитический стрептококк обнаружен в глубине миндалин в 10,5%.
I. Тау1ап и др. [16] обнаружили на поверхности миндалин при рецидивирующем тонзиллите золотистый стафилококк в 6,6%, гемофильную палочку в 11%, р-гемолитический стрептококк в 2,7%. В глубине миндалин выявили золотистый стафилококк в 6,1%, гемофильную палочку в 15,7%, р-гемолитичес-кий стрептококк в 6,1%. А.Е. Zatner и др. [17] при часто рецидивирующем тонзиллите обнаружили в миндалинах внутриклеточный золотистый стафилококк более чем в половине случаев (53,5%), в то время как р-гемолитический стрептококк обнаружен в глубине миндалин в 10,5%. Свое название они получили из-за наличия в своей структуре Р-лактамного кольца. Подобная кольцевая структура является общей для всех р-лактамов и должна быть неповрежденной для антибактериального действия.
Свое название они получили из-за наличия в своей структуре Р-лактамного кольца. Подобная кольцевая структура является общей для всех р-лактамов и должна быть неповрежденной для антибактериального действия. ; если в семье больного есть ребенок, посещающий младшее дошкольное учреждение; если известна резистентность бактерий, вызвавшая обострение тонзиллита; если больной курящий.
; если в семье больного есть ребенок, посещающий младшее дошкольное учреждение; если известна резистентность бактерий, вызвавшая обострение тонзиллита; если больной курящий.
 286. 10: P1181-1186.
286. 10: P1181-1186. Antibiotic prescribing in primary care, adherence to guidelines and unnecessary prescribing — an Irish perspective. BMC Family Practice, 2012. 13-43.
Antibiotic prescribing in primary care, adherence to guidelines and unnecessary prescribing — an Irish perspective. BMC Family Practice, 2012. 13-43. Scand. J. Infect Dis, 2008. 40: 899-903.
Scand. J. Infect Dis, 2008. 40: 899-903. Zatner AE, Krause M, Stropahl G. Intracellular Persisting Staphylococcus aureus Is the Major Pathogen in Recurrent Tonsillitis. PLoS ONE. 2010. 5. 3: 1-16.
Zatner AE, Krause M, Stropahl G. Intracellular Persisting Staphylococcus aureus Is the Major Pathogen in Recurrent Tonsillitis. PLoS ONE. 2010. 5. 3: 1-16. На красной припухшей поверхности миндалин образуется гнойный налет. Симптомы нарастают в течение трех – пяти дней. По мере отторжения налета состояние больного улучшается.
На красной припухшей поверхности миндалин образуется гнойный налет. Симптомы нарастают в течение трех – пяти дней. По мере отторжения налета состояние больного улучшается.




 Из-за большей продолжительности болезней и лечения, часто в больницах, возрастают медицинские расходы, а также экономическое бремя, которое ложится на семьи и общество.
Из-за большей продолжительности болезней и лечения, часто в больницах, возрастают медицинские расходы, а также экономическое бремя, которое ложится на семьи и общество.
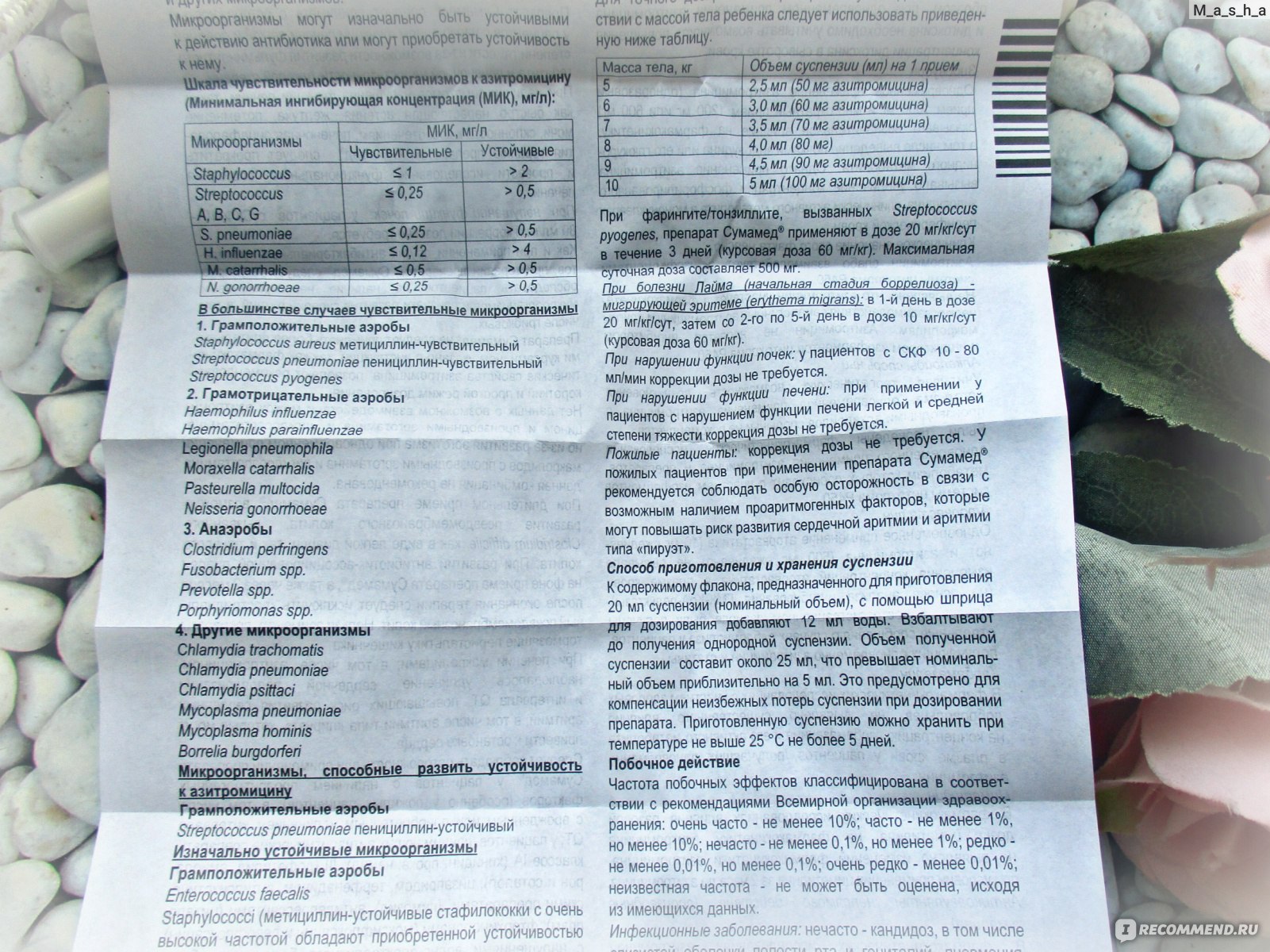
 Группой совместно руководят заместитель Генерального секретаря ООН и Генеральный директор ВОЗ, в нее входят высокопоставленные представители соответствующих учреждений ООН и других международных организаций, а также эксперты из различных секторов.
Группой совместно руководят заместитель Генерального секретаря ООН и Генеральный директор ВОЗ, в нее входят высокопоставленные представители соответствующих учреждений ООН и других международных организаций, а также эксперты из различных секторов. Его симптомы ухудшились, и в течение последних 24 часов резко усилилась одышка. По прибытии в наше отделение у него было шумное (булькающее) дыхание с выделением слюны, одышка, дисфагия и тризм. Наблюдались двусторонние поднижнечелюстные напряженные припухлости и целлюлит, более крупный слева.Он не мог высунуть язык, который казался приподнятым. У него была температура (39,2 ° C), пульс 130 в минуту. Его артериальное давление составляло 180/94, а частота дыхания — 25 в минуту. Его насыщение кислородом было 95% на воздухе и 99% на кислороде 15 л / мин. Наше немедленное лечение пациента включало поддержание его вертикальной сидячей позы с непрерывным введением высокого потока кислорода.
Его симптомы ухудшились, и в течение последних 24 часов резко усилилась одышка. По прибытии в наше отделение у него было шумное (булькающее) дыхание с выделением слюны, одышка, дисфагия и тризм. Наблюдались двусторонние поднижнечелюстные напряженные припухлости и целлюлит, более крупный слева.Он не мог высунуть язык, который казался приподнятым. У него была температура (39,2 ° C), пульс 130 в минуту. Его артериальное давление составляло 180/94, а частота дыхания — 25 в минуту. Его насыщение кислородом было 95% на воздухе и 99% на кислороде 15 л / мин. Наше немедленное лечение пациента включало поддержание его вертикальной сидячей позы с непрерывным введением высокого потока кислорода. В операционной и перед переносом пациента на операционный стол у него развилась острая полная обструкция дыхательных путей и остановка дыхания.Произведена немедленная трахеостомия и интубация. Последовала асистолическая остановка сердца. Через пять минут после ареста пациент успешно реанимирован. Затем осушили пол изо рта. Пациент переведен в реанимацию. К сожалению, у него развилась гипоксическая ишемическая энцефалопатия с невозможностью прийти в сознание, децеребрационные спазмы разгибателей верхних и нижних конечностей и рецидивирующие эпилептические припадки. В конце концов, его отключили от аппарата ИВЛ, и он начал спонтанно дышать.Отек шеи спал, дренаж удален. Затем его перевели в отделение неврологической реабилитации. Он умер от двусторонней нижнедолевой бронхопневмонии через три недели после госпитализации.
В операционной и перед переносом пациента на операционный стол у него развилась острая полная обструкция дыхательных путей и остановка дыхания.Произведена немедленная трахеостомия и интубация. Последовала асистолическая остановка сердца. Через пять минут после ареста пациент успешно реанимирован. Затем осушили пол изо рта. Пациент переведен в реанимацию. К сожалению, у него развилась гипоксическая ишемическая энцефалопатия с невозможностью прийти в сознание, децеребрационные спазмы разгибателей верхних и нижних конечностей и рецидивирующие эпилептические припадки. В конце концов, его отключили от аппарата ИВЛ, и он начал спонтанно дышать.Отек шеи спал, дренаж удален. Затем его перевели в отделение неврологической реабилитации. Он умер от двусторонней нижнедолевой бронхопневмонии через три недели после госпитализации. Берет начало в области поднижнечелюстной железы при возвышении и смещении языка.Болезнь распространяется скорее за счет непрерывности, чем за счет лимфатического распространения. Нарушение дыхательных путей признано основной причиной смерти. Смертность превысила 50%, но с появлением антибиотиков в 1940-х годах, улучшением гигиены полости рта и зубов и агрессивным хирургическим подходом смертность значительно снизилась. Это привело к редкому возникновению болезни, в результате чего у многих врачей все более ограниченный опыт лечения стенокардии Людвига.
Берет начало в области поднижнечелюстной железы при возвышении и смещении языка.Болезнь распространяется скорее за счет непрерывности, чем за счет лимфатического распространения. Нарушение дыхательных путей признано основной причиной смерти. Смертность превысила 50%, но с появлением антибиотиков в 1940-х годах, улучшением гигиены полости рта и зубов и агрессивным хирургическим подходом смертность значительно снизилась. Это привело к редкому возникновению болезни, в результате чего у многих врачей все более ограниченный опыт лечения стенокардии Людвига. 2– 5 У детей может возникнуть de novo без какой-либо очевидной причины. 6, 7 Раннее распознавание болезни имеет первостепенное значение.Наиболее частыми жалобами являются болезненный отек шеи, зубная боль, дисфагия, одышка, лихорадка и недомогание. В подавляющем большинстве случаев наблюдается припухлость шеи и выступающий или приподнятый язык. Стридор, тризм, цианоз и смещение языка указывают на надвигающийся кризис дыхательных путей. В запущенных случаях может наблюдаться отек и уплотнение передней части шеи, часто при целлюлите. Ранние признаки и симптомы непроходимости могут быть незаметными.
2– 5 У детей может возникнуть de novo без какой-либо очевидной причины. 6, 7 Раннее распознавание болезни имеет первостепенное значение.Наиболее частыми жалобами являются болезненный отек шеи, зубная боль, дисфагия, одышка, лихорадка и недомогание. В подавляющем большинстве случаев наблюдается припухлость шеи и выступающий или приподнятый язык. Стридор, тризм, цианоз и смещение языка указывают на надвигающийся кризис дыхательных путей. В запущенных случаях может наблюдаться отек и уплотнение передней части шеи, часто при целлюлите. Ранние признаки и симптомы непроходимости могут быть незаметными. Стадия заболевания и сопутствующие заболевания на момент обращения, опыт врача, доступные ресурсы и персонал — все это решающие факторы при принятии решения. 9 Немедленное привлечение бригады анестезиологов и отоларингологов имеет решающее значение. Если необходимо хирургическое вмешательство, контроль дыхательных путей становится обязательным.Политика наблюдения за дыхательными путями уместна в отдельных случаях меньшей степени тяжести. Это влечет за собой агрессивное лечение и пристальное наблюдение, наблюдение и регулярное обследование. 10 Гибкая назотрахеальная интубация требует навыков и опыта, если это невозможно, может потребоваться крикотиротомия и трахеостомия под местной анестезией, и это иногда выполняется в отделении неотложной помощи у пациентов с запущенной стадией заболевания. В таких случаях трахеостомия и крикотиротомия могут быть связаны с трудностями и осложнениями. 11 Эндотрахеальная интубация связана с высокой частотой неудач с резким ухудшением респираторного статуса, что приводит к экстренной «разрезной» трахеостомии.
Стадия заболевания и сопутствующие заболевания на момент обращения, опыт врача, доступные ресурсы и персонал — все это решающие факторы при принятии решения. 9 Немедленное привлечение бригады анестезиологов и отоларингологов имеет решающее значение. Если необходимо хирургическое вмешательство, контроль дыхательных путей становится обязательным.Политика наблюдения за дыхательными путями уместна в отдельных случаях меньшей степени тяжести. Это влечет за собой агрессивное лечение и пристальное наблюдение, наблюдение и регулярное обследование. 10 Гибкая назотрахеальная интубация требует навыков и опыта, если это невозможно, может потребоваться крикотиротомия и трахеостомия под местной анестезией, и это иногда выполняется в отделении неотложной помощи у пациентов с запущенной стадией заболевания. В таких случаях трахеостомия и крикотиротомия могут быть связаны с трудностями и осложнениями. 11 Эндотрахеальная интубация связана с высокой частотой неудач с резким ухудшением респираторного статуса, что приводит к экстренной «разрезной» трахеостомии. Элективная трахеостомия в сознании — более безопасный и логичный метод лечения проходимости дыхательных путей у пациентов с полностью развитой стенокардией Людвига. 12
Элективная трахеостомия в сознании — более безопасный и логичный метод лечения проходимости дыхательных путей у пациентов с полностью развитой стенокардией Людвига. 12  7, 8, 12 Высокие дозы пенициллина G с метронидазолом, клиндамицином или коамоксиклавом — все это хорошие начальные агенты. Аэробные грамотрицательные микроорганизмы редко встречаются в глубоких абсцессах шеи, и использование гентамицина не рекомендуется при начальном лечении. 12 Пациент должен находиться в сидячем положении, и его нельзя оставлять без присмотра. Другие осложнения, такие как нисходящий некротический медиастинит, обычно возникают через заглоточное пространство (71%) и каротидное влагалище (21%). 16 Использование компьютерной томографии с контрастным усилением не обязательно для подтверждения диагноза стенокардии Людвига, но она используется для оценки степени абсцесса во всех случаях ретрофарингеального разрастания. 12
7, 8, 12 Высокие дозы пенициллина G с метронидазолом, клиндамицином или коамоксиклавом — все это хорошие начальные агенты. Аэробные грамотрицательные микроорганизмы редко встречаются в глубоких абсцессах шеи, и использование гентамицина не рекомендуется при начальном лечении. 12 Пациент должен находиться в сидячем положении, и его нельзя оставлять без присмотра. Другие осложнения, такие как нисходящий некротический медиастинит, обычно возникают через заглоточное пространство (71%) и каротидное влагалище (21%). 16 Использование компьютерной томографии с контрастным усилением не обязательно для подтверждения диагноза стенокардии Людвига, но она используется для оценки степени абсцесса во всех случаях ретрофарингеального разрастания. 12  Лечение должно включать в себя раннюю диагностику и немедленный агрессивный медицинский подход со стороны бригад неотложной помощи, анестезиологов и отоларингологов, при этом обеспечение и поддержание дыхательных путей является основной целью всех пациентов со стенокардией Людвига.
Лечение должно включать в себя раннюю диагностику и немедленный агрессивный медицинский подход со стороны бригад неотложной помощи, анестезиологов и отоларингологов, при этом обеспечение и поддержание дыхательных путей является основной целью всех пациентов со стенокардией Людвига. J Tenn Dent Assoc, 1993; 73: 19–21.
J Tenn Dent Assoc, 1993; 73: 19–21. 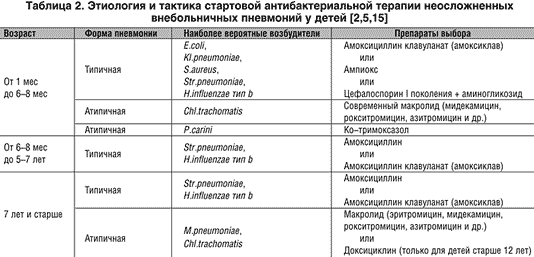 Стенокардия Людвига — обзор текущего контроля проходимости дыхательных путей. Хирургия головы и шеи Arch Otolaryngol 1999; 125: 600.
Стенокардия Людвига — обзор текущего контроля проходимости дыхательных путей. Хирургия головы и шеи Arch Otolaryngol 1999; 125: 600.  , Тимон К.Стенокардия Людвига: место стероидной терапии в лечении. Здоровье полости рта, 2992; 82: 23–5.
, Тимон К.Стенокардия Людвига: место стероидной терапии в лечении. Здоровье полости рта, 2992; 82: 23–5. 
 К другим менее очевидным причинам относятся поднятие тяжестей, частый кашель или интенсивные аэробные упражнения, которые могут вызвать напряжение реберных мышц.
К другим менее очевидным причинам относятся поднятие тяжестей, частый кашель или интенсивные аэробные упражнения, которые могут вызвать напряжение реберных мышц. Чаще всего возникает у подростков и характеризуется внезапным появлением сильной острой боли в груди или спине.
Чаще всего возникает у подростков и характеризуется внезапным появлением сильной острой боли в груди или спине. Помните, что перечисленные ниже состояния встречаются редко, когда вы анализируете причины боли в груди.
Помните, что перечисленные ниже состояния встречаются редко, когда вы анализируете причины боли в груди. Скорее всего, у детей будут менее конкретные жалобы.
Скорее всего, у детей будут менее конкретные жалобы.




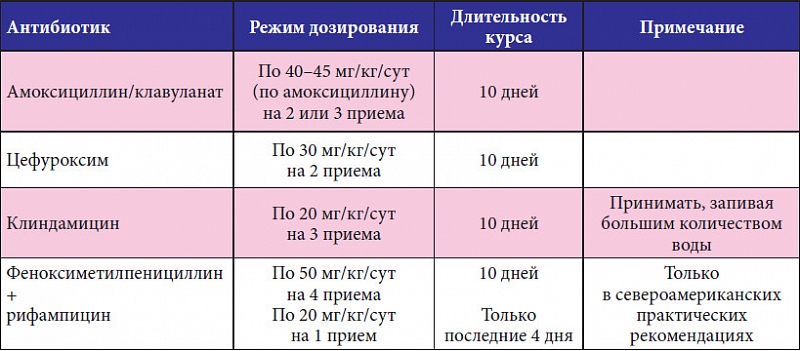
 Раймонд Дуркин, председатель отдела сердечно-сосудистой медицины в Медицинской сети Университета Св. Луки в Вифлееме, штат Пенсильвания, и не связанный с исследованием, объяснил, что аортальная и митральная регургитация означает, что утечка из этих двух клапанов происходит соответственно, и она может быть легкой или тяжелой.
Раймонд Дуркин, председатель отдела сердечно-сосудистой медицины в Медицинской сети Университета Св. Луки в Вифлееме, штат Пенсильвания, и не связанный с исследованием, объяснил, что аортальная и митральная регургитация означает, что утечка из этих двух клапанов происходит соответственно, и она может быть легкой или тяжелой.
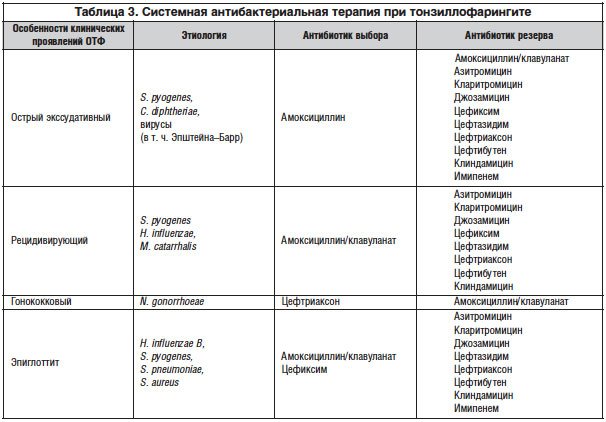
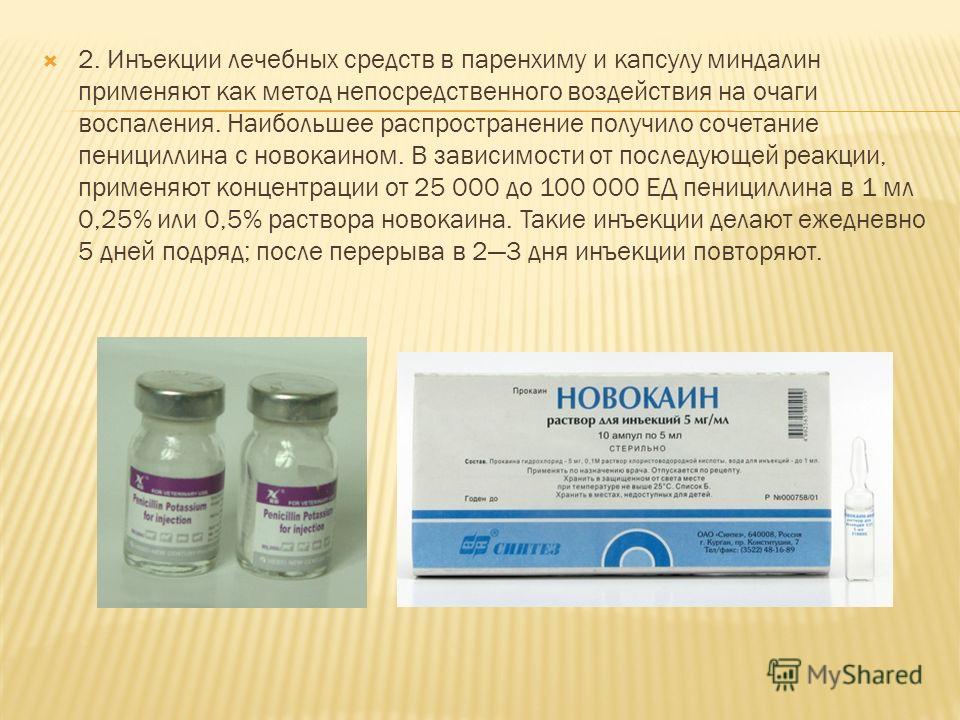 Важно обсудить с врачом все принимаемые вами лекарства и понять их желаемый эффект и возможные побочные эффекты. Никогда не прекращайте прием лекарств и никогда не меняйте дозу или частоту приема без предварительной консультации с врачом.
Важно обсудить с врачом все принимаемые вами лекарства и понять их желаемый эффект и возможные побочные эффекты. Никогда не прекращайте прием лекарств и никогда не меняйте дозу или частоту приема без предварительной консультации с врачом.
 Они также используются при лечении сердечной аритмии и стенокардии.
Они также используются при лечении сердечной аритмии и стенокардии.
 Большинство побочных эффектов не являются серьезными и исчезают при изменении дозы или прекращении приема лекарства. Но некоторые побочные эффекты очень серьезны. Вот почему некоторые дети попадают в больницу, чтобы начать лечение. Если вашему ребенку прописаны лекарства, очень важно, чтобы он принимал их так, как прописал врач.
Большинство побочных эффектов не являются серьезными и исчезают при изменении дозы или прекращении приема лекарства. Но некоторые побочные эффекты очень серьезны. Вот почему некоторые дети попадают в больницу, чтобы начать лечение. Если вашему ребенку прописаны лекарства, очень важно, чтобы он принимал их так, как прописал врач.
 У детей маловероятно, что боль в груди вызвана проблемами с сердцем.
У детей маловероятно, что боль в груди вызвана проблемами с сердцем.










 На сегодняшний день аллергия считается одним из самым «приставучих» заболеваний, которым страдают все больше людей.
На сегодняшний день аллергия считается одним из самым «приставучих» заболеваний, которым страдают все больше людей. Загрузка…
Загрузка… Чтобы устранить неприятную симптоматику аллергической природы, которая проявляется ринитом, врачи рекомендуют капли от аллергии в нос.
Чтобы устранить неприятную симптоматику аллергической природы, которая проявляется ринитом, врачи рекомендуют капли от аллергии в нос.





 Состав морской воды также поднимает местный иммунитет и не вызывает дискомфорта, поскольку его физиологические свойства естественны для организма. Содержание магния, цинка, калия и натрия обеспечивает противовоспалительное и регенеративное воздействие.
Состав морской воды также поднимает местный иммунитет и не вызывает дискомфорта, поскольку его физиологические свойства естественны для организма. Содержание магния, цинка, калия и натрия обеспечивает противовоспалительное и регенеративное воздействие. На любом сроке беременности преимущество отдают простым солевым растворам, таким как Аквамарис, Но-соль, Хьюмер, Маример и др. Если нет повышенной чувствительности к эфирным маслам, тогда используют Пиносол.
На любом сроке беременности преимущество отдают простым солевым растворам, таким как Аквамарис, Но-соль, Хьюмер, Маример и др. Если нет повышенной чувствительности к эфирным маслам, тогда используют Пиносол. Загрузка…
Загрузка…





 Заложенность носа – очень неприятное состояние, которое характеризуется не только потерей обоняния, но и головной болью, температурой и насморком. Причиной чаще всего служит простуда, аллергия или гайморит.
Заложенность носа – очень неприятное состояние, которое характеризуется не только потерей обоняния, но и головной болью, температурой и насморком. Причиной чаще всего служит простуда, аллергия или гайморит. Капли считаются наиболее удобной и привычной фармацевтический формой лечения заложенности носа. Действенность этого способа объясняется прямым попаданием активных компонентов на воспалённую слизистую оболочку.
Капли считаются наиболее удобной и привычной фармацевтический формой лечения заложенности носа. Действенность этого способа объясняется прямым попаданием активных компонентов на воспалённую слизистую оболочку. Внимание! Помните, что при круглогодичной аллергии препараты стоит менять, не давая организму возможности выработать к нему привыкание.
Внимание! Помните, что при круглогодичной аллергии препараты стоит менять, не давая организму возможности выработать к нему привыкание.




 Сок каланхоэ. Действенность этого народного средства обуславливается его противовоспалительным и бактерицидным действием. К тому же, раздражающий эффект сока избавляет от слизи в носовых пазухах.
Сок каланхоэ. Действенность этого народного средства обуславливается его противовоспалительным и бактерицидным действием. К тому же, раздражающий эффект сока избавляет от слизи в носовых пазухах.




 Заложенность носа у детей способна возникать уже с первого года жизни. Заболевание это не опасное, но ребенок обычно переносит его очень тяжело – плохо ест и спит, плачет и капризничает. Для снятия симптомов педиатры рекомендуют использовать именно капли, как наиболее эффективное средство.
Заложенность носа у детей способна возникать уже с первого года жизни. Заболевание это не опасное, но ребенок обычно переносит его очень тяжело – плохо ест и спит, плачет и капризничает. Для снятия симптомов педиатры рекомендуют использовать именно капли, как наиболее эффективное средство. Самым безвредным лечением ринита при беременности или для кормящих женщин является закапывание носа увлажняющими средствами (Аквамарис, Салин) или гомеопатия.
Самым безвредным лечением ринита при беременности или для кормящих женщин является закапывание носа увлажняющими средствами (Аквамарис, Салин) или гомеопатия.

