АНТИБИОТИКИ в лечении острых бронхитов у детей | #01/01
Какова основная этиологическая причина острых и рецидивирующих бронхитов?
Какова тактика выбора антибактериальных препаратов?
Бронхит является одним из самых распространенных инфекционных заболеваний респираторного тракта у детей и, казалось бы, не представляет особой проблемы для врача-педиатра. Однако это весьма обманчивое впечатление. Существует множество нерешенных вопросов, связанных с терминологией, этиологией и патогенезом этого заболевания, а также влиянием экологических, аллергических и иных агрессивных факторов. Все это создает ряд объективных трудностей и в интерпретации клинических данных, и в выборе тактики терапии.
Прежде всего остановимся на определении понятий. В настоящее время принято выделять три клинические формы бронхита: острый, рецидивирующий и хронический [5]. Острый бронхит встречается в любом возрастном периоде жизни человека и представляет собой острое самокупирующееся (т. е. самоизлечивающееся) воспаление слизистой оболочки трахеобронхиального дерева, обычно завершающееся полным излечением и восстановлением функций [6]. Чаще всего острый бронхит является одним из проявлений острого респираторного заболевания различной этиологии — вирусной, бактериальной, грибковой, паразитарной, смешанной. Существует также острый ирритативный бронхит химической, аллергической и другой неинфекционной природы.
е. самоизлечивающееся) воспаление слизистой оболочки трахеобронхиального дерева, обычно завершающееся полным излечением и восстановлением функций [6]. Чаще всего острый бронхит является одним из проявлений острого респираторного заболевания различной этиологии — вирусной, бактериальной, грибковой, паразитарной, смешанной. Существует также острый ирритативный бронхит химической, аллергической и другой неинфекционной природы.
Острый бронхит, если он не сопровождается клинически выраженными признаками обструкции, принято обозначать как острый простой бронхит, или просто острый бронхит.
В отличие от него острый обструктивный бронхит характеризуется тем, что воспаление слизистой оболочки бронхов сопровождается сужением и/или закупоркой дыхательных путей за счет отека и гиперплазии слизистой оболочки, гиперсекреции слизи или развития бронхоспазма. Возможен сочетанный характер бронхообструкции. Обструктивный бронхит несколько чаще регистрируется у детей раннего возраста, т. е. у детей до 3 лет. Причем в этом возрасте обструктивный синдром преимущественно обусловлен гиперсекрецией вязкой и густой слизи и гиперплазией слизистой оболочки. Бронхоспазм более характерен для детей старше 4 лет [1].
е. у детей до 3 лет. Причем в этом возрасте обструктивный синдром преимущественно обусловлен гиперсекрецией вязкой и густой слизи и гиперплазией слизистой оболочки. Бронхоспазм более характерен для детей старше 4 лет [1].
Одной из клинических форм острого воспаления слизистой оболочки бронхов является бронхиолит. Он, по сути, представляет собой клинический вариант острого обструктивного бронхита, но в отличие от последнего характеризуется воспалением слизистых оболочек мелких бронхов и бронхиол. Этим определяются клинические особенности заболевания, его тяжесть и прогноз. Бронхиолит встречается преимущественно у детей раннего возраста, причем чаще в грудном возрасте, т. е. до года [1, 5].
Под рецидивирующим бронхитом понимают такую форму заболевания, когда в течение года отмечается не менее трех эпизодов острого бронхита. Как правило, подобная склонность к развитию повторного воспаления слизистой бронхов не случайна, и в основе ее лежит снижение мукоцилиарного клиренса вследствие поражения мерцательного эпителия: повышенной вязкости слизи; изменения диаметра бронхов; увеличения резистентности респираторных путей; нарушения местной или общей противоинфекционной защиты.
Рецидивирующий бронхит клинически протекает в виде острого простого или обструктивного бронхитов, реже в виде эпизодов повторного бронхиолита. У детей рецидивирующий бронхит встречается в любом возрастном периоде детства, но наиболее часто регистрируется после 3 лет.
Терапия любого инфекционного заболевания и, в частности, выбор антибактериальной терапии, как известно, определяются этиологией процесса.
Причинами острого и рецидивирующего бронхитов в подавляющем большинстве случаев являются инфекционные агенты: вирусы, вирусно-бактериальные ассоциации и бактерии. Значительно менее распространены неинфекционные факторы: химические, физические, аллергические. Последние могут выступать как самостоятельные причинные факторы либо обуславливать предрасположение к развитию инфекционного воспалительного процесса или отягощать его течение.
Среди вирусов ведущее место занимают 1 и 3-й типы парагриппа, РС-вирус, аденовирусы. Реже в качестве причины бронхитов выступают риновирусы, вирусы гриппа, энтеровирусы, вирус кори, цитомегаловирус и др. Однако забывать об их этиологической значимости не следует.
Реже в качестве причины бронхитов выступают риновирусы, вирусы гриппа, энтеровирусы, вирус кори, цитомегаловирус и др. Однако забывать об их этиологической значимости не следует.
Возрастной и эпидемиологический аспекты играют в развитии бронхита немаловажную роль. Такие вирусы, как парагрипп, аденовирус, риновирус, вирус гриппа практически с одинаковой частотой вызывают бронхит в любом возрасте. Здесь наибольшую значимость имеет эпидемиологическая ситуация: время года (преимущественно холодный период), «скученность» (проживание в общежитии, частое использование общественного транспорта, пребывание в детском коллективе и т. д.), эпидемия и т. д.
Риносинтициальный вирус как причина бронхита чаще встречается у детей раннего возраста, в основном от 6 месяцев до 3 лет, что, видимо, связано с определенным тропизмом этого возбудителя. При этом сезонность и «скученность» играют в развитии заболевания значительно меньшую роль.
Вид вирусной инфекции оказывает существенное влияние на характер поражения слизистой. Так, для парагриппа, гриппа, цитомегаловирусной инфекции характерны дистрофия и деструкция эпителия с отторжением целых слоев. Для РС-вирусной инфекции — гиперплазия эпителия мельчайших бронхов и бронхиол, подушкообразное разрастание эпителия с нарушением бронхиальной проводимости. Именно с этим связывают тот факт, что при РС-вирусной инфекции чаще развивается бронхиолит или острый обструктивный бронхит. Аденовирусная инфекция сопровождается выраженным экссудативным компонентом, нередко наблюдаются слизистые наложения, разрыхление и отторжение эпителия, имеет место образование в стенке бронха крупноклеточных инфильтратов. Это способствует формированию ателектазов и обструкции дыхательных путей.
Так, для парагриппа, гриппа, цитомегаловирусной инфекции характерны дистрофия и деструкция эпителия с отторжением целых слоев. Для РС-вирусной инфекции — гиперплазия эпителия мельчайших бронхов и бронхиол, подушкообразное разрастание эпителия с нарушением бронхиальной проводимости. Именно с этим связывают тот факт, что при РС-вирусной инфекции чаще развивается бронхиолит или острый обструктивный бронхит. Аденовирусная инфекция сопровождается выраженным экссудативным компонентом, нередко наблюдаются слизистые наложения, разрыхление и отторжение эпителия, имеет место образование в стенке бронха крупноклеточных инфильтратов. Это способствует формированию ателектазов и обструкции дыхательных путей.
Как отмечалось выше, вирусы могут быть самостоятельной причиной болезни. По нашим данным, у детей старше 4 лет вирусные бронхиты регистрируются примерно в 20% случаев, но у детей от 14 дней до 4 лет менее чем в 10% случаев. Роль вирусов в целом в этиологии инфекций трахеобронхиального дерева в этой возрастной группе оказалась невысока — до 15%. Как правило, они встречались в ассоциациях, чаще — с бактериями, реже — с другими представителями микробного мира: грибами, простейшими [7, 8].
Как правило, они встречались в ассоциациях, чаще — с бактериями, реже — с другими представителями микробного мира: грибами, простейшими [7, 8].
Бактерии, способные становиться причиной острого бронхита, также весьма разнообразны. Причем этиологическая структура острых внебольничных и внутрибольничных заболеваний существенно различается. В этиологии внебольничных бронхитов, т. е. бронхитов, развившихся в обычных условиях жизни ребенка, принимает участие довольно большой спектр возбудителей.
В настоящее время в зависимости от характера клинических проявлений внебольничные бронхиты, так же как и пневмонии, принято делить на типичные и атипичные.
Для типичных бронхитов характерно острое начало с выраженной лихорадочной реакцией, интоксикацией, кашлем и довольно выраженными физикальными проявлениями. Типичные бронхиты обычно обусловлены пневмококком, моракселлой катарралис и гемофильной палочкой.
Для атипичных заболеваний трахеобронхиального дерева характерно малосимптомное подострое начало, с нормальной или субфебрильной температурой, отсутствием интоксикации. Самым типичным симптомом является сухой непродуктивный навязчивый кашель. Причинами атипичных внебольничных бронхитов являются хламидия пневмонии и микоплазма пневмонии [6, 7, 8]. При микоплазменной этиологии заболевания в его дебюте может отмечаться респираторный синдром при нормальной или субфебрильной температуре. При хламидийной, особенно у детей первых месяцев жизни, в половине случаев встречается конъюнктивит, а кашель носит коклюшеподобный характер.
Самым типичным симптомом является сухой непродуктивный навязчивый кашель. Причинами атипичных внебольничных бронхитов являются хламидия пневмонии и микоплазма пневмонии [6, 7, 8]. При микоплазменной этиологии заболевания в его дебюте может отмечаться респираторный синдром при нормальной или субфебрильной температуре. При хламидийной, особенно у детей первых месяцев жизни, в половине случаев встречается конъюнктивит, а кашель носит коклюшеподобный характер.
Наблюдения зарубежных авторов и наши исследования, проведенные в 1996-1999 гг., свидетельствуют, что этиологическая значимость хламидий и микоплазм, являющихся внутриклеточными возбудителями инфекций, значительно выше, чем предполагалось ранее. Микоплазменная и хламидийная этиология бронхита и пневмонии у детей в настоящее время может составлять от 25 до 40%, причем она наиболее высока в первый год жизни и после 10 лет [7, 8].
Особенностью внутриклеточных возбудителей является их нечувствительность к традиционной антибактериальной терапии, что наряду с недостаточностью макрофагального звена защиты, характерной для этой инфекции, способствует затяжному и рецидивирующему течению воспалительного процесса в бронхах. Определенную роль играет и тот факт, что в окружении ребенка, как правило, имеются носители данного инфекционного агента, и это создает условия для реинфицирования. Поэтому микоплазменные и хламидийные бронхиты нередко приобретают затяжное (до 4–8 недель) или рецидивирующее течение.
Определенную роль играет и тот факт, что в окружении ребенка, как правило, имеются носители данного инфекционного агента, и это создает условия для реинфицирования. Поэтому микоплазменные и хламидийные бронхиты нередко приобретают затяжное (до 4–8 недель) или рецидивирующее течение.
Лечение острого бронхита в лихорадочный период болезни включает постельный режим, обильное питье, назначение жаропонижающих и противовоспалительных средств. Отдельным направлением является выбор противокашлевой терапии.
Но наиболее сложным следует признать вопрос о назначении и выборе антибактериальной терапии.
Большая значимость вирусов в этиологии болезни, преобладание легких форм, самокупирующийся характер заболевания ставят вопрос о целесообразности использования антибиотиков в терапии острых бронхитов. И вопрос этот широко обсуждается. Ряд исследований, проведенных на взрослых больных, свидетельствуют о том, что использование антибактериальной терапии не оказывает существенного влияния на исходы бронхита [4]. Это ставит под сомнение необходимость ее применения.
Это ставит под сомнение необходимость ее применения.
С другой стороны, по данным, приведенным в Государственном докладе о состоянии здоровья населения России [2], заболевания органов дыхания остаются ведущей причиной смерти детей первого года жизни (21,8 на 10000 родившихся) и детей от 1 года до 4 лет (55,6 на 100 000 детей этого возраста по сравнению с 2,6 на 100000 детей в возрасте от 5 до 9 лет). Наиболее распространенной причиной смерти является пневмония — основное осложнение бронхита в раннем детском возрасте. Проведенный нами анализ причин госпитализации детей раннего возраста в стационар показал, что почти в 50% случаев поводом является острая респираторная патология. Причем непосредственными поводами для госпитализации явились тяжелое состояние ребенка, обусловленное инфекционным токсикозом или выраженным бронхообструктивным синдромом, а также наличие неблагоприятного преморбидного фона (врожденные пороки развития, наследственные заболевания, энцефалопатия).
Таким образом, следует признать, что показанием к назначению антибактериальной терапии острых бронхитов в педиатрии является наличие выраженных симптомов интоксикации и длительной гипертермии (более 3 дней), особенно в группе детей раннего возраста, а также у детей всех возрастных групп с неблагоприятным преморбидным фоном, способным создать реальную угрозу развития пневмонического процесса.
Показанием к назначению антибиотиков следует считать клинические признаки, указывающие на бактериальную природу воспалительного процесса (слизисто-гнойный и гнойный характер мокроты) в совокупности с выраженной интоксикацией.
Затяжное течение заболевания, особенно при подозрении на внутриклеточную природу возбудителя, также является показанием к проведению антибактериальной терапии.
Бронхиолит, летальность от которого составляет 1–3%, также рассматривается как показание к назначению антибиотиков.
Наиболее широко при лечении бронхитов в настоящее время используются три группы препаратов — пенициллин и его производные из группы аминопенициллинов, оральные цефалоспорины второго поколения и макролиды [3].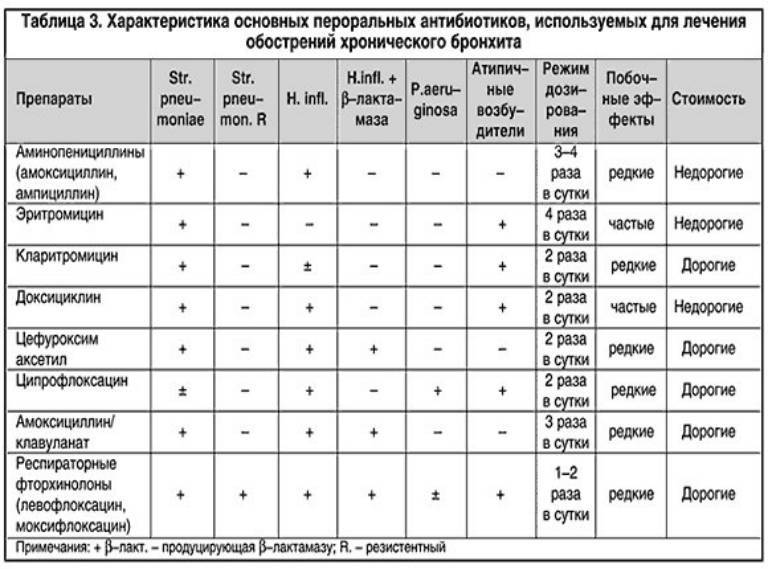
Пенициллин и аминопенициллины (ампициллин, амоксициллин) оказывают бактерицидное действие на стрептококки, включая пневмококк, некоторые виды стафилококков и некоторые виды грамотрицательных бактерий, включая гемофильную палочку и моракселлу катарралис, — но легко разрушаются бета-лактамазами пневмококка, гемофильной палочки и моракселлы. Так называемые ингибитор-защищенные пенициллины (ампициллин сульбактам и амоксициллин клавуланат) за счет введения в их формулу ингибиторов бета-лактамаз сульбактама и клавулановой кислоты обладают намного более высокой эффективностью по отношению к таким возбудителям, как гемофильная палочка и моракселла катарралис. Да и по отношению к пневмококку они также более активны. Но все препараты пенициллинов не оказывают воздействия на внутриклеточных возбудителей. Кроме того, они существенно влияют на биоценоз кишечника и нередко вызывают аллергические реакции.
Цефалоспорины для орального применения (в основном 1 и 2 поколений) — цефалексин, цефаклор, цефоруксим аксетил — имеют те же сильные и слабые стороны, что и пенициллиновые производные. Цефалексин разрушается b-лактамазами бактерий, цефаклор и цефуроксим аксетил обладают довольно высокой устойчивостью к ферментам бактерий и эффективны по отношению к гемофильной палочке и моракселле катарралис. Но как и производные пенициллина, они не действуют на микоплазмы и хламидии, а кроме того, нередко вызывают выраженный кишечный дисбактериоз и аллергические реакции. Однако следует отметить, что цефалоспорины высокоэффективны при стрептококковой (в т. ч. и пневмококковой), стафилококковой и грамотрицательной (кишечная палочка и др.) этиологии заболевания.
Цефалексин разрушается b-лактамазами бактерий, цефаклор и цефуроксим аксетил обладают довольно высокой устойчивостью к ферментам бактерий и эффективны по отношению к гемофильной палочке и моракселле катарралис. Но как и производные пенициллина, они не действуют на микоплазмы и хламидии, а кроме того, нередко вызывают выраженный кишечный дисбактериоз и аллергические реакции. Однако следует отметить, что цефалоспорины высокоэффективны при стрептококковой (в т. ч. и пневмококковой), стафилококковой и грамотрицательной (кишечная палочка и др.) этиологии заболевания.
Макролиды, особенно 2 и 3 поколений, существенно отличаются от антибиотиков двух предшествующих групп. Эритромицин воздействует как на стрептококки и некоторые виды стафилококка, так и на микоплазмы и хламидии. Но этот препарат требует четырехкратного приема, что резко снижает т. н. комплаентность лечения, т. е. реальное выполнение лечебных мероприятий. Особые трудности такой частый прием препаратов представляет у детей раннего возраста. Сам же эритромицин обладает крайне неприятным вкусом и характеризуется высокой частотой (до 20-23%) побочных проявлений со стороны желудочно-кишечного тракта в виде тошноты, рвоты, диареи, болевого синдрома. Но в отличие от пенициллинов и цефалоспоринов побочные эффекты макролидов, и эритромицина в частности, обусловлены не нарушением биоценоза кишечника, а прокинетическим, мотилиумподобным действием препаратов.
Сам же эритромицин обладает крайне неприятным вкусом и характеризуется высокой частотой (до 20-23%) побочных проявлений со стороны желудочно-кишечного тракта в виде тошноты, рвоты, диареи, болевого синдрома. Но в отличие от пенициллинов и цефалоспоринов побочные эффекты макролидов, и эритромицина в частности, обусловлены не нарушением биоценоза кишечника, а прокинетическим, мотилиумподобным действием препаратов.
Макролиды 2 (спирамицин) и 3 поколений (рокситромицин, кларитромицин, азитромицин, джозамицин) лишены недостатков, присущих эритромицину. Их следует принимать 2-3 , а азитромицин — 1 раз в сутки. Они обладают удовлетворительными вкусовыми характеристиками, особенно детские лекарственные формы (суспензии и саше). Частота побочных проявлений не превышает 4-6% случаев. Кроме того, макролиды обладают антибактериальной активностью против ряда актуальных для педиатрии грамотрицательных бактерий: палочки дифтерии, коклюша, кампилобактера.
Слабой стороной этих препаратов является их оральное применение, что ограничивает возможность использования макролидов в тяжелых случаях, и низкая эффективность при гемофильной и энтеробактериальной этиологии заболевания. Исключение составляет азитромицин, обладающий высокой антигемофильной активностью.
Исключение составляет азитромицин, обладающий высокой антигемофильной активностью.
Поскольку антибиотики при бронхите во всех случаях назначаются эмпирически, при их выборе необходимо учитывать ряд факторов: возраст ребенка, индивидуальную переносимость, внебольничный или внутрибольничный характер заражения, особенности клинической картины болезни (типичная, атипичная), характер течения (затяжное, рецидивирующее), эффективность предшествующей терапии.
Наиболее принятой практикой [6] является назначение при типичной картине острого бронхита (высокая температура, интоксикация, кашель, выраженные физикальные изменения в легких) в качестве препарата выбора амоксициллина или, лучше, амоксициллина клавуланата. Альтернативными препаратами (при неэффективности в течение 48 — 72 ч терапии, непереносимости) могут стать цефалоспорины и макролиды.
При атипичных бронхитах (нормальная или субфебрильная температура, отсутствие отчетливой интоксикации и одышки, невыразительность физикальных данных при наличии упорного, сухого или непродуктивного коклюшеподобного навязчивого кашля), при затяжном течении бронхита препаратами выбора являются макролиды.
Литература
1. Артамонов Р. Г. Состояние бронхов при затяжных и хронических сегментарных и долевых пневмониях у детей первых лет жизни. Автореф. дис… канд. мед. наук. М., 1958.
2. Белая книга. Здоровье матери и ребенка // Медицинский курьер. 1998. № 1 (8). С. 14-16.
3. Белоусов Ю. Б., Омельяновский В. В. Клиническая фармакология болезней органов дыхания. Справочное рук-во. М., 1996. С. 144-147.
4. Международный журнал медицинской практики. 1997. № 4. С. 29.
5. Рачинский С. В. и соавт. Бронхиты у детей. Л.: Медицина, 1978. 211 с.
6. Руководство по медицине. Диагностика и терапия. Под ред. Р. Беркоу. М., 1997, т. 1. С. 449-450.
7. Самсыгина Г. А., Зайцева О. В., Брашнина Н. П., Казюкова Т. В. // Педиатрия. 1998, № 3. С. 50-53.
8. Самсыгина Г. А., Охлопкова К. А., Суслова О. В. Болезни органов дыхания у детей. Матер. конф. М. 21-22.09.99, стр. 112.
Обратите внимание!
- В настоящее время выделяют три клинические формы бронхита: острый, рецидивирующий и хронический
- Причинами острого и рецидивирующего бронхитов в подавляющем большинстве случаев являются инфекционные агенты: вирусы, бактерии, вирусно-бактериальные ассоциации
- Лечение бронхита в лихорадочный период болезни включает постельный режим, обильное питье, жаропонижающие и противовоспалительные средства
- Показанием к антибактериальной терапии является бактериальная природа воспалительного процесса (по клиническим признакам) в совокупности с выраженной интоксикацией
Как вылечить бронхит без применения антибиотиков
Специалисты медицинской сферы до сих пор расходятся во мнениях, обязательно ли лечение бронхита с использованием антибиотиков, или можно воспользоваться альтернативными решениями.
Дело в том, чтоб бронхит относится к группе заболеваний, вызванных вирусами, соответственно препарат антибактериальной природы не способен их побороть.
А если начать использование антибиотиков «на всякий случай», можно существенно навредить своему здоровью.
Прием антибиотиков без врачебного назначения сказывается негативно на общем состоянии здоровья и работе иммунной системы – у бактерий в организме вырабатывается устойчивость к данному лекарству, из-за чего при использовании препарата в дальнейшем он может не дать требуемого эффекта.
Лечение бронхита антибиотиками
Но не стоит сразу отметать возможность использования антибиотиков в лечении бронхита. Да, их не используют с первых признаков заболевания.
В первую очередь лечение включает в себя комплекс противовирусных средств, соответственно, по причине того, что в 90% случаев бронхит вызван вирусом. Лечить бронхит антибиотиками можно у взрослых и детей только в случаях присоединения бактериальной инфекции.
Есть спектр симптомов, на которые следует обратить внимание в первую очередь. Именно их требуется лечить у детей и взрослых с помощью антибактериальных препаратов:
- температура тела выше 38 градусов в течение 5 дней;
- внешние проявления интоксикации организма;
- хрипящее дыхание;
- отсутствие положительной тенденции выздоровления;
- возраст взрослого – более 60 лет;
- воспалительные процессы в организме, проявляющиеся в результатах общего анализа крови.
Чтобы подтвердить бронхит и его инфекционную составляющую, можно сдать мокроту из бронхов на бактериологический посев.
Данная диагностическая процедура позволяет выяснить тип бактерии, вызвавшей осложнение.
На основании полученных данных можно определить и вид антибактериальных препаратов, из которых и будет состоять лечение. Это необходимо еще и для того, чтобы лечение не утратило свою эффективность.
Именно поэтому, когда для взрослых или для детей назначается подобное лечение, врачи дополняют его обязательным приемом препаратов, включающих в свой состав йогуртовые бактерии. Они поддерживают микрофлору желудка в здоровом виде и обеспечивают качественное пищеварение.
Они поддерживают микрофлору желудка в здоровом виде и обеспечивают качественное пищеварение.
Как лечить бронхит без антибиотиков?
К счастью, пока болезнь не усложнилась бактериальной инфекцией, можно лечить бронхит без антибиотиков. Существует масса эффективных методик и средств, позволяющих устранить самые неприятные симптомы и уничтожить очаг заболевания.
Во-первых, следует вылечить горло, ведь именно оттуда и начинается распространение болезни по всему организму. У ребенка и взрослого именно горло можно считать основным очагом заболевания. Так как именно оттуда начинается поражение бронхов.
Ингаляции – отличный вариант процедуры для разжижения слизи в бронхах. Достаточно на протяжении нескольких минут вдыхать пар. Это можно сделать и во время похода в душ. Для взрослых это не составит большого труда. А вот для детей придется сделать полноценную ингаляцию: вскипятить кастрюлю чистой воды с ложкой пищевой соды.
Нужно заставить ребенка склониться над кастрюлей с кипятком и накрыть его голову полотенцем, чтобы малыш мог без лишних усилий вдыхать пар, поднимающийся от воды. Такие ингаляции отлично справляются с задачей по разжижению бронхиальной слизи, благодаря чему вылечить бронхит без антибиотиков становится более чем реальной задачей.
Такие ингаляции отлично справляются с задачей по разжижению бронхиальной слизи, благодаря чему вылечить бронхит без антибиотиков становится более чем реальной задачей.
Масло эвкалипта имеет антибактериальные свойства, поэтому на ранних стадиях развития бактериальной инфекции у детей или взрослых позволяет справляться без антибиотиков. Лечить детей ингаляцией стоит очень аккуратно, так как любое их неосторожное движение может стать причиной ожога.
Еще один способ вылечить бронхи и избавить их от слизи – использование увлажнителя воздуха. Его чаще всего устанавливают в комнатах детей, так как у болеющих малышей зачастую быстро пересыхают слизистые оболочки носа и горла, а также загустевает бронхиальная слизь.
Чтобы прибор сам не стал причиной развития заболевания, его следует своевременно чистить.
Эффективно дополнить лечение бронхита можно, если добавить в увлажнитель воздуха на один литр воды 0,5 литра перекиси водорода. Перекись обладает разжижающими свойствами и способна бороться с инфекцией. Таким образом, увлажнитель будет лечить не хуже ингаляции, ведь больной круглосуточно вдыхает его целительные пары.
Таким образом, увлажнитель будет лечить не хуже ингаляции, ведь больной круглосуточно вдыхает его целительные пары.
Ускорить процессы разжижения слизи у взрослых и детей можно с помощью употребления травяных отваров на основе душицы, подорожника или чабреца. Приобрести сухие травы можно в любой аптеке, а готовить отвары нужно в соответствии с инструкцией на упаковке.
Качественным средством против микробов и воспаления являются лук и чеснок. Народные рецепты использования лука с медом позволяют улучшить и ускорить процесс отхождения мокроты.
Для этого достаточно перетереть лук на терке и смешать со столовой ложкой меда. Готовую субстанцию в количестве одной чайной ложки больной должен принимать после каждого приема пищи.
Также не менее эффективным будет использование меда в чистом виде.
При первых же симптомах бронхита – мокром кашле, затрудненном дыхании и температуре тела более 38 градусов стоит обратиться к доктору.
Если своевременно не начать лечить данное заболевание, высок риск того, что оно перерастет в еще более сложную и опасную проблему – воспаление легких. Уже пневмонию можно и нужно лечить исключительно антибиотиками.
Уже пневмонию можно и нужно лечить исключительно антибиотиками.
В таком случае лечение для детей и взрослых подбирается на основании ряда факторов – сложности болезни, общего состояния здоровья и иммунной системы, а также возрастных показателей и восприимчивости организма.
Бронхит – как можно вылечить без антибиотиков
О том, можно ли вылечить бронхит без антибиотиков задумываются многие. В большинстве случаев это возможно, потому что возбудителем пневмонии, как и при ангине, является вирус.
В таком случае необходимы другие меры воздействия, в частности: специальная диета, массаж, дыхательные процедуры, употребление значительного количества витаминов и других полезных компонентов.
Как осуществлять представленное лечение и будет ли это эффективно для ребенка и взрослых далее.
Основы восстановления
Сделать слизь более жидкой можно за счет грамотно подобранных блюд и напитков.
Не менее полезными будут комплексы упражнений для дыхательной системы, а также профилактические мероприятия.
Ингаляции
Рекомендуется дышать паром при ангине, пневмонии и делать это можно не просто находясь под душем. Гораздо правильнее будет:
- прокипятить в кастрюле воду;
- добавить в жидкость 1 ст. л. обычной соды без каких-либо добавок, увеличивая эффективность лечения;
- наклониться над емкостью, накрыться при помощи полотенца и вдыхать пар, которые будет подниматься над водой.
Представленная ингаляция обеспечивает идеальное лечение, потому что разжижает мокроту бронхиального типа. Для увеличения степени эффективности ингаляции, необходимо добавить в аналогичную кастрюльку 1-2 капли эвкалиптового или хвойного концентрата.
Первое хорошо тем, что позволяет размягчить слизь, которая закупоривает респираторные пути.
Кроме того, эвкалиптовое масло характеризуется антибактериальными характеристиками, в то время как хвойный концентрат является идеальным отхаркивающим средством, которые положительно влияет на изгнание мокроты из бронхиальной области.
При наличии туманообразующего увлажнителя с ультразвуком, в него следует заряжать 0,5 литра 3%-ной водородной перекиси и 1 литра воды. Состав размягчает слизь и позволяет справиться с инфекционными поражениями. Рекомендуется, чтобы устройство функционировало круглые сутки. Это позволит дышать восстанавливающими парами и компонентами.
Питание
Для дополнительного разжижения слизи и более легкого отхаркивания необходимо употреблять больше воды – от 2 л в сутки. Рекомендуется избегать алкоголя и кофеина, которые обезвоживают организм, добавляя слизи густоту. Следует учитывать, что:
- из трав, настои из которых провоцируют изменение консистенции и форсированное выделение мокроты, самыми известными являются: корневая часть солодки, термопсис, корневая часть алтея, мать-и-мачеха, девясил, душица, а также подорожник;
- каждую все представленных трав можно приобрести в аптеке и подготавливать по инструкции, указанной на упаковке, что поможет при пневмонии и ангине.

Лук и чеснок характеризуются мощным противовоспалительным и очищающим воздействием, а также антисептическим влиянием.
В рамках народной медицины для оптимизации выделения мокроты желательно использовать лук совместно с медом. Делается это таким образом: перетертую с помощью терки головку лука перемешивают с 1 ст. л. меда и дают пациенту по 1 ч.л. после приема пищи. Средство полезно не только для взрослого, но и для ребенка.
Дополнительные рекомендации
Детям в рамках хронического бронхита на ночное время дают употребить не более 200 мл подогретого молока. В него добавляют 1 ст. л. меда и такое же количество козьего жира. Еще одним результативным средством является экстракт из меда и сока на основе хрена. Готовят его в соотношении 1 к 1. Это не менее эффективное средство отхаркивающего характера при острых и перманентных бронхитах. Следует учитывать, что лечение за счет меда нежелательно тем, кто имеет аллергию на вещество при бронхите.
Польза дыхательной гимнастики
Плохое состояние здоровья не способствует желанию заняться спортом или другим типом физической активности. Однако это при бронхите, ангине положительно влияет на усиление степени дыхательной активности и избавление от выделений в бронхиальной области у ребенка и взрослого. При этом:
Однако это при бронхите, ангине положительно влияет на усиление степени дыхательной активности и избавление от выделений в бронхиальной области у ребенка и взрослого. При этом:
- упражнения могут быть элементарными, например, наклоны или приседания;
- важна медленность и спокойствие при осуществлении вдохов;
- выдохи должны оставаться шумными и глубинными.
Допустим, нужно встать, медленно вдохнуть, а при осуществлении приседания сделать форсированный и глубинный выдох. Часто подобное действие провоцирует кашель и очищение бронхов от мокроты. Осуществлять цикл упражнений при бронхите, ангине и других респираторных заболевания рекомендуется от 2-3 раз в течение 24 часов, однако нагрузки не должны оставаться форсированными.
Массаж
- осуществлять массаж допустимо самостоятельно;
- разрешается применять различные массажеры;
- допустимо использовать аппликатор Кузнецова или вибрационный массаж для лечения.
Видов массажеров разработано множество, поэтому просто приобретается любой из них. После того, как завершится острый этап воспалительного процесса, и останутся остаточные явления в качестве редкого кашля, следует начать проводить целебную респираторную гимнастику, допустим, по Стрельниковой.
После того, как завершится острый этап воспалительного процесса, и останутся остаточные явления в качестве редкого кашля, следует начать проводить целебную респираторную гимнастику, допустим, по Стрельниковой.
Профилактические меры
В рамках здорового периода требуются профилактические меры в отношении бронхита хронического типа. Это позволит снизить вероятность и численность обострений.
Для этого разработан элементарный и восстанавливающий алгоритм, в соответствии с которым 5 капель масла пихты нужно развести в 1 ст. л. растительного масла. После этого масляную смесь втирают в грудину и область спины, после этого тепло укутываются.
Это необходимо осуществлять спустя сутки в течение 30 дней. Показано от 10 до 15 сеансов при ангине и других заболеваниях.
Профилактические меры в отношении лечения любых болезней и бронхита – это здоровый образ жизни, а именно прогулки на свежем воздухе.
Для этого рекомендуются хвойные леса. Показаны также водные процедуры, которые будут закаливать организм. К ним относятся и щадящие мероприятия, например, плавание в бассейне, полезное для ребенка.
Показаны также водные процедуры, которые будут закаливать организм. К ним относятся и щадящие мероприятия, например, плавание в бассейне, полезное для ребенка.
Учитывая все это, не вызывает сомнений, что бронхит вполне возможно вылечить без использования антибиотических компонентов.
Однако перед началом подобного лечения следует проконсультироваться со специалистом, который обозначит перечень наиболее эффективных мер.
Исключительно при таком подходе можно будет добиться 100% эффекта от восстановительного процесса от бронхита у взрослого и ребенка с эффективным лечением.
Бронхит без антибиотиков лечится. Можно ли вылечить бронхит без применения антибиотиков? Как без применения антибиотиков
Антибактериальные средства необходимы для лечения воспалительных заболеваний, вызванных размножением патогенной микрофлоры. Однако такие препараты имеют ряд побочных эффектов и могут воздействовать на организм в негативном ключе. Лечение бронхита без антибиотиков возможно, но на определенных условиях.
Можно ли вылечить бронхит без антибиотиков
Воспаление бронхов опасно для человека тем, что отекшие ткани перекрывают дыхательные пути, мешая воздуху нормально циркулировать. Из-за этого возникает одышка и даже апноэ – кратковременная остановка дыхания во время сна. Воспаленная ткань начинает вырабатывать бронхиальную слизь в большом количестве.
Это защитная реакция организма: вместе со слизью должны выйти инфекция, отмершие клетки и лейкоциты. По мере борьбы с мокротой человек начинает кашлять. Этот рефлекс тоже естественен, так как дыхательные пути должны очиститься от скопления слизи.
Бронхит появляется в силу разных причин, и на лечение влияет именно первоисточник заболевания. При размножении бактерий на месте воспаления врач прописывает больному антибиотики, поскольку они эффективно борются с патологией.
Несмотря на высокий шанс вылечиться с помощью антибактериальных препаратов, у пациента может сформироваться привыкание к его активным компонентам. Это нарушает естественный процесс защиты от микроорганизмов, так как вырабатываемый в организме фермент перестает производиться за ненадобностью, ведь он поступает извне.
Это нарушает естественный процесс защиты от микроорганизмов, так как вырабатываемый в организме фермент перестает производиться за ненадобностью, ведь он поступает извне.
Женщинам в период беременности не стоит пить сильные медикаменты из-за угрозы развитию плода. По этой причине антибиотики применяются лишь в серьезных случаях, когда полагаться на другие методы рискованно.
Бактериальная инфекция присоединяется к заболеванию в большинстве случаев. Даже при вирусной природе бронхита в анализах пациента обнаруживаются бактерии. Это вызвано тем, что мокрота является подходящей средой для размножения и развития этих микроорганизмов.
Чтобы вылечить бронхит без антибиотиков, у ребенка или взрослого не должно наблюдаться сильного ухудшения самочувствия. Важным условием также является начальная стадия заболевания, а не хроническая, когда вероятно развитие осложнений.
Лечение обструктивного бронхита допускает исключение антибиотиков из терапевтического списка, а вот гнойный тип заболевания требует использования таких средств. Дело в том, что гной появляется вследствие деятельности бактерий, при этом довольно интенсивной. Однако заболевание вызывается и вирусной инфекцией, поэтому перед лечением необходимо точно узнать возбудителя патологии.
Дело в том, что гной появляется вследствие деятельности бактерий, при этом довольно интенсивной. Однако заболевание вызывается и вирусной инфекцией, поэтому перед лечением необходимо точно узнать возбудителя патологии.
Способы лечения бронхита
Терапия воспаления бронхов без использования антибиотиков даст положительный результат лишь при строгом соблюдении наставлений врача.
При этом применение медикаментов для облегчения симптомов обязательно, а народные рецепты дополнят основное лечение.
Не стоит полагаться только на домашнее лечение, поскольку эффективность настоев, отваров и растираний высока лишь при курсовой терапии аптечными средствами.
Самостоятельное лечение бронхита недопустимо: нужно узнать у врача список подходящих лекарств, дозировку и как правильно их принимать.
Также следует смотреть за самочувствием, поскольку негативные отклонения в состоянии здоровья должны находиться под контролем врача.
Если болен ребенок, то нужно следить за его поведением: дети начинают отказываться от еды, капризничать и плохо спать, если они чувствуют дискомфорт и боль.
Медикаментозный курс
Если причиной воспаления стали вирусы, то необходимо пропить курс противовирусных препаратов. Как правило, выбор падает на Виферон, Генферон и Арбидол. Нужно отметить, что Виферон подходит для малышей и детей старше 1 года. Таблетки Галавит и Исмиген борются с вирусной инфекцией и повышают тонус иммунитета.
Противовоспалительные средства нужно пить для освобождения дыхания, снятия отека и боли. Серетид и Флутиказон хорошо справляются со своей задачей, как и Эреспал, также этот сироп имеет дополнительный отхаркивающий и спазмолитический эффекты.
Для улучшения оттока бронхиального секрета и борьбы с влажным кашлем назначают АЦЦ, Бромгексин, Лазолван и Стоптуссин. При обструктивном бронхите помогают бронхорасширяющие свойства данных препаратов.
При заболеваниях дыхательных путей появляется бронхоспазм: Теотард, Сальбутамол, Беродуал снимают болезненные ощущения.
Ингаляции в медицинских учреждениях проводят с помощью специального аппарата – небулайзера. В него заливают лекарственные средства, которые, испаряясь, доставляют полезные вещества до бронхов. Именно поэтому при патологиях дыхательных путей лечиться паром необходимо.
В него заливают лекарственные средства, которые, испаряясь, доставляют полезные вещества до бронхов. Именно поэтому при патологиях дыхательных путей лечиться паром необходимо.
Народная медицина
Нетрадиционные методы лечения широко применяются при многих заболеваниях, и бронхит не исключение.
Отвары из целебных трав для приема внутрь помогают стимулировать отход мокроты, вылечить воспаление и облегчить спазмы бронхов. Каждое растение имеет собственный спектр свойств, но самыми эффективными являются следующие травы:
- ромашка;
- мать-и-мачеха;
- женьшень;
- мята;
- шалфей;
- алоэ.
Травяной чай с лимоном и имбирем оказывает противовоспалительное действие и хорошо прогревает слизистую бронхов. Растения заготавливают самостоятельно или покупают в аптеке. Грудной сбор особенно эффективен для лечения бронхита и других болезней дыхательных путей.
Аптечные антибиотики не всегда подходят пациентам, так как имеют обширный список противопоказаний и побочных эффектов. Некоторые растения, фрукты, овощи и ягоды тоже борются с бактериями:
Некоторые растения, фрукты, овощи и ягоды тоже борются с бактериями:
- Лук и чеснок. Это известные природные антибиотики, так как их с детства дают кушать при заболеваниях органов дыхания.
- Корень хрена. В его состав входит лизоцим – вещество, губительно воздействующее на клеточную структуру патогенных микроорганизмов.
- Черная редька. Она эффективна вместе с медом, так как имеет сильный бактерицидный и иммуностимулирующий эффекты.
- Гранат. Этот плод снимает воспаление и убивает микробы. Еще до изобретения пенициллина он считался действенным средством от тифа, дизентерии, холеры и воспаления органов дыхательных путей.
- Малина и калина. Ягоды повышают иммунитет, так как богаты полезными веществами. Также они уничтожают бактерии, грибки и вирусы.
- Мед и прополис. Продукты пчеловодства рекомендуются при патологиях дыхательных путей, так как они прогревают слизистые, уменьшают воспаление и снимают боль.
- Мумие. Антибиотик в составе этого средства не уступает пенициллину по эффективности.
 Врачи рекомендуют принимать его в виде раствора.
Врачи рекомендуют принимать его в виде раствора.
В народной медицине для растираний грудной клетки применяют животный жир. Это средство подходит как для детей, так и для взрослых, а наибольшую эффективность дает при комбинации с луком, чесноком и медом. Однако грудничкам и пациентам на острой стадии бронхита делать растирания нельзя. Также продукт принимают внутрь для улучшения отхождения мокроты и снятия воспаления.
Наличие небулайзера для домашних ингаляций не обязательно – достаточно кастрюли и полотенца. Раствор готовят из травяного отвара и добавляют в него несколько капель эфирного масла эвкалипта или мяты.
Лечить бронхит без антибиотиков можно, но это рискованно, особенно если болезнь вызвана бактериальной инфекцией. На ранних стадиях воспаления бронхов сильные препараты лучше не принимать.
Лечение бронхита без антибиотиков возможно как у детей, так и у взрослых. Более того, подавляющее большинство случаев бронхита вызвано деятельностью вирусов, а не бактерий, поэтому антибиотики не приносят ощутимой пользы (даже применение не дает никакого результата).
Однако следует помнить, что самостоятельное лечение (без антибиотиков) допустимо лишь для острого бронхита. Если же речь идет о хронической форме болезни, то следует обязательно обратиться за врачебной помощью, при которой, скорее всего, без сильных препаратов не обойтись.
Гидратация организма
Как и при большей части других болезней, при бронхите хорошо пить много жидкости.Кроме обычной помощи организму, в данном случае полезным является успокаивающее действие на горло (теплая вода, фруктовые соки, мед, лимон).
Напротив, следует ограничить себя в употреблении алкоголя и кофеина, которые выводят из организма воду. Также не следует злоупотреблять сладкими напитками из-за их калорийности.
Полноценный отдых
Организму требуется полноценный отдых при бронхите
Для борьбы с болезнью организму требуется полноценный отдых как ночью (восьмичасовой сон), так и днем (не допускать лишних нагрузок).
Чрезмерные усилия, как правило, приводят к увеличению количества кашлевых приступов.
То же касается и нервного напряжения. Следует по возможности избегать волнений и стрессов, а также восстанавливаться после нервного перенапряжения.
Влажность воздуха
- Увлажнитель.Использование увлажнителя для поддержания высокой влажности в комнате разжижает слизь и облегчает ее выход из организма, что значительно снижает кашель. Однако следует строго соблюдать инструкцию по пользованию прибором и не допускать его загрязнения. Иначе вместе с влагой будут рассеиваться и болезнетворные организмы.
- Емкость с водой.Для увлажнения можно также просто поставить в помещении ведро с водой или повесить мокрое полотенце.
- Горячий душ.Похожий эффект имеет ежедневный получасовой горячий душ. Здесь также работает эффект паровой бани.
Устранение раздражителей
- Холодный воздух.Следует избегать долгого пребывания на холоде, поскольку холодный воздух усугубляет болезнь. Легкая защитная маска позволит несколько согреть вдыхаемый воздух.

- Курение.Табачный дым является одним из главных раздражителей для взрослых пациентов, а никотин может перевести бронхит в хроническую форму. Поэтому следует отказаться от курения (в том числе от пассивного) по крайней мере на время болезни.
- Загрязнение воздуха.Пыль, копоть, химические вещества (в том числе бытовые) раздражают горло и усугубляют болезнь. Поэтому следует при нахождении в загрязненных условиях пользоваться защитной маской.
- Приправы. Острая пища также раздражает горло и усиливает кашель.
Можно ли вылечить бронхит без антибиотиков
Недоумение вызывает вопрос, почему при вирусном бронхите применяют антибактериальные препараты. Родителей справедливо тревожат возможные побочные действия лекарств, формирование толерантности к антибиотикам.
Но можно ли вылечить бронхит без применения антибиотиков?
Лечат ли бронхит без антибиотиков
С лечением нельзя затягивать, вирусное заражение за 2-3 дня способно осложниться бактериальной инфекцией, а в этом случае без антибиотиков уже не обойтись.
Лечение взрослых
Основные задачи лечения состоят в выведении образующейся мокроты из бронхов. На первых этапах лечения кашель сухой, и чтобы избавиться от мучительных приступов, взрослым можно принимать противокашлевые средства. Популярна и любима многими ингаляция картофелем – метод лечения кашля и насморка при простуде без температуры.
Подробнее о лечении у взрослых, написано в разделе «Бронхит» на нашем сайте.
Лечение вирусного воспаления облегчается использованием ингаляций с небулайзером. Этот способ не только облегчает приступы кашля, но и доставляет лекарство непосредственно в очаг воспаления.
Вспомогательные процедуры – массаж, медицинские банки, горчичники, растирания, при благоприятном протекании болезни, позволяют вылечить острый бронхит без антибиотиков за 2 недели.
Но если острое воспаление осложнилось, перешло в хроническую форму, то обойтись лечением без антибиотиков не удастся. Еще сложнее обстоит дело с лечением воспаления бронхов у детей.
Кроме того, часто у детей до 3 лет острая форма воспаления протекает с обструкцией, скоплением слизи в бронхах, которая служит прекрасной питательной средой для патогенной флоры.
Бронхит без антибиотиков у детей
Грудничков до года при любой форме бронхита госпитализируют, оказывают помощь в условиях стационара. Детям до 3 лет могут назначить амбулаторное лечение, но обязательно под контролем врача.
Детей лечить можно, только в точности следуя назначению доктора, не прибегая к самолечению. Если доктор выписывает антибиотик, значит, для этого есть причина.
В народной памяти прочно отложился факт, что бронхиты у детей имеют вирусное происхождение, а антибиотики бессильны против вирусов. Но упускается, что у детей еще несовершенный иммунитет, бактериальная инфекция, способная привести к пневмонии, развивается в считанные дни.
Распространение хламидийных, микоплазменных инфекций, передающихся от инфицированных родителей, родственников, медицинского персонала, привело к увеличению врожденных и приобретенных инфекций у грудничков.
Заразиться микоплазменной, хламидийной инфекцией дети могут и при близком контакте с больными родственниками, и внутриутробно. А как вылечить микоплазменный, хламидийный бронхит у ребенка без антибиотиков, медицина еще не знает.
Лечение без антибиотиков
Задача лечения – выводить мокроту из бронхов, укрепить иммунитет, обеспечить восстановительные процессы в бронхах, чтобы не вызвать осложнения.
Препараты детям
Чтобы вывести мокроту из бронхов необходимо проводить ингаляции — лучше всего с небулайзером. Паровые ингаляции детям не делают.
Но нельзя увлекаться самолечением, народными методами без рекомендации педиатра. Чтобы не навредить, нужно обязательно вызвать врача, выполнять все его предписания. Особенно, если малыш страдает аллергией. В этом случае нельзя пользоваться отварами, настоями лекарственных трав.
Если у малыша температура, обязательно дают жаропонижающие средства. Какие лекарства дают детям, читайте в статье «Симптомы, лечение бронхита у детей до 5 лет».
С антибиотиками или без них, но лечение бронхита у детей должен контролировать педиатр, а при обструктивной, аллергической форме заболевания – пульмонолог-аллерголог.
Какие условия нужно выполнять
- Обязательно пить много жидкости, ежедневно бывать на прогулке, если нет температуры.
- Но если нет насморка, признаков вирусного заражения, признаков простуды, а ребенок кашляет, при дыхании слышатся хрипы, нужно вызывать педиатра.
- Не следует бояться антибиотиков, намного опаснее у детей такое серьезное осложнение бронхита, как пневмония, вылечить это заболевание намного сложнее, без сильнодействующих препаратов уже не обойтись.
Чтобы ускорить выздоровление, в помещении должен быть увлажненный воздух, отсутствовать острые запахи, табачный дым. Проветривать комнату обязательно, но это не означает, что можно устраивать сквозняки, способные простудить малыша.
Отличным дополнительным средством выздоровления для ребенка является дыхательная гимнастика.
Антибиотики, безусловно, тяжелые препараты, со многими противопоказаниями. Но опасность пневмонии намного серьезнее. Никакой врач не станет намеренно вредить детям, и если он назначает антибиотики, то есть причина, по которой он это делает.
Родителям стоит прислушаться к мнению доктора, но, если уж сомнения одолевают, можно обратиться к другому педиатру. В каждом городе есть опытный доктор, у которого все детки выздоравливают.
Можно ли вылечить бронхит без антибиотиков: лекарства и методы народного лечения
Бронхит представляет собой одно из самых распространенных видов заболеваний, которое переносят абсолютно все, начиная с детей, заканчивая людьми зрелого возраста. Этот недуг обычно является следствием простуды, которая, казалось бы, не влечет за собой страшных последствий.
Но не тут было. После длительного нахождения в состоянии ослабленного иммунитета и влияния болезнетворной инфекции на организм, формируется хроническая, а затем и пожизненная проблема.
Чтобы не ломать голову о том, как вылечить бронхит без антибиотиков, ведите здоровый образ жизни, одевайтесь по погоде и не находитесь на сквозняках.
Но если проблема все-таки вас настигла, то не стоит отчаиваться, потому что существует несколько методов лечения этого заболевания. Притом как до ослабленной формы, так и до полного оздоровления с укреплением иммунной системы.
Чтобы наиболее полно понять суть проблемы, необходимо ознакомиться с понятием, что же такое бронхит и какие признаки это заболевание имеет. Ведь качество лечения и положительный результат зависит от правильности выбора методики, подбора средств и процедур.
Бронхит, исходя из самого названия заболевания, является недугом бронхов, которые начали воспаляться и банально закрывать проход для нормального процесса дыхания.
А иммунная система человека устроена таким образом, что при попадании в организм инородного тела, а клетки воспаленной области из-за отмирания уже таковыми считаются, начинает вырабатывать специальную слизь, которая обволакивает объект для его беспрепятственного удаления из полости. В результате, слизь представляет собой отмершие клетки самой оболочки, лейкоциты и прочие естественные ферменты.
В результате, слизь представляет собой отмершие клетки самой оболочки, лейкоциты и прочие естественные ферменты.
Организм пытается избавиться от образований, но она вновь заполняет бронхи, не давая нормально дышать. Из-за этого человек постоянно кашляет и отхаркивает мокроту зеленовато-желтого цвета. Конечно, характер воспаления может быть разным, так как существует в природе множество инфекций, вызываемых разными микробами. Самым распространенным является стафилококк.
Наилучшим способом борьбы с инфекцией являются антибиотики, так как они представляют собой мощный заменитель естественного защитного фермента, который борется с инфекцией. Но он вызывает привыкание и, в конечном счете, может полностью отключиться или по крайней мере существенно нарушиться процесс самозащиты.
Поэтому рассмотрим наиболее безопасные способы того, как вылечить бронхит без антибиотиков у взрослого.
Лечение бронхита – это не просто необходимая, а вынужденная мера, потому что заболевание может привести к более серьезным последствиям: воспалению легких. А это станет началом большого количества проблем, которые могут быть связаны не только с материальными, но и дополнительными проблемами со здоровьем.
А это станет началом большого количества проблем, которые могут быть связаны не только с материальными, но и дополнительными проблемами со здоровьем.
Как правильно лечить бронхит без антибиотиков?
Медицинская диагностика
Чтобы понять, как необходимо действовать, чтобы вылечить бронхит без антибиотиков, первым делом необходимо провести качественную диагностику у медицинского специалиста. Не стоит полагаться на какой-то там жизненный опыт и начинать принимать лекарственные препараты. Важно выяснить, какая инфекция привела к воспалению бронхов и образованию слизи. А уже на основе полученных данных строить методики лечения, которые также должны быть продиктованы специалистами. Дело в том, что многие травы и растения, которые имеются практически в каждом частном дворе с садом, обладают теми же антисептическими и противовоспалительными действиями. Например, кора дуба, мята, малина, крапива и многие другие. Но совершенно не стоит сейчас бежать все это заваривать для питья и полоскания. Первым делом должна быть консультация у врача, который даст рекомендации для осуществления эффективного лечения в том или ином случае.
Первым делом должна быть консультация у врача, который даст рекомендации для осуществления эффективного лечения в том или ином случае.
Начало лечения у взрослых
Главной целью лечения является выведение скопившейся мокроты из бронхов, чтобы пациент мог себя нормально чувствовать. Второстепенной является снятие или полная ликвидация раздражения, которое стало причиной образования слизи. Чтобы отследить момент, когда следует начать интенсивно действовать, необходимо проконтролировать симптомы:
- Сначала появляется сухой кашель, который говорит о начале процесса воспаления слизистой в бронхах, ее чрезмерной сухости и ощущения сильнейшего раздражения. Одним из эффективных способов лечения от недуга является курс противокашлевых препаратов в виде таблеток или микстур.
- На следующей стадии кашель становится мокрым с отхаркиванием слизи. Для усиления эффекта от лечения можно применить ингаляции картофелем. Это народный способ, обусловленный антибактериальным действием сока клубня.

- На третьей стадии развивается пневмония или воспаление легких. Здесь чтобы вылечить бронхит без антибиотиков, придется применить более действенные средства. Например, лечебные отвары на основе овса. Одновременно с лечением организм получает необходимый комплекс питательных веществ: минералов, аминокислот и витаминов.
Основные методы борьбы с заболеванием
Стакан воды
Если столкнулись с проблемой, не знаете, как вылечить бронхит у ребенка без антибиотиков, то обратившись к специалистам, вы будете успокоены, так как преждевременное вмешательство в болезненный процесс позволит решить проблему без осложнений. Поэтому при первых симптомах рекомендуется:
- Интенсивно пить теплую воду. Бронхит сопровождаемая воспалительными процессами, требует регулярного поступления большого количества жидкости. Через пот, мочеиспускательную систему выводятся накопленные шлаки за период нахождения больным.
- Для заболевшего организма требуется большое количество витаминов и питательных веществ, поэтому на время курса лечения, рекомендуется принимать комплексы укрепляющих витамин.
 Это скомпенсирует потери организма, тем самым усилив борьбу с недругом.
Это скомпенсирует потери организма, тем самым усилив борьбу с недругом. - Являясь заболеванием воздушно-капельного типа, бронхит может стать причиной распространения болезнетворной инфекции. Поэтому с начала лечения необходимо организовать качественное проветривание помещения, в котором находится заболевший человек. Регулярный приток свежего воздуха и отток затхлого поможет избавиться от инфекции естественным путем без применения антибиотиков.
- Обеспечить наиболее безопасную среду пребывания без пыли, рядом находящихся курящих людей и прочих раздражителей. Все, что будет заставлять бронхи сужаться, будет создавать дополнительные проблемы, сопровождаемые приступами кашля.
- Полностью изолировать больного от окружающих, чтобы те не создавали для него раздражительной обстановки, а больной не стал причиной их заболевания. Также необходимо обеспечить пастельный режим и регулярный отдых. Необходимо дать организму восстановить утраченные силы и укрепить иммунитет.
Методы медикаментозного лечения бронхита
Ниже рассмотрим варианты, как вылечить бронхит без антибиотиков, но с использованием медикаментозных препаратов:
Средства с разжижающим действием. Эти препараты лучше применять для начала лечения заболевания у взрослых людей. Разжиженная мокрота легче отхаркивается и выводится из бронхов. Одним из самых эффективных средств является Ацетилцистеин.
Эти препараты лучше применять для начала лечения заболевания у взрослых людей. Разжиженная мокрота легче отхаркивается и выводится из бронхов. Одним из самых эффективных средств является Ацетилцистеин.
Средства отхаркивающего действия. Препараты должны применяться совместно или сразу же после начала приема разжижающих средств. Благодаря совмещению двух этих компонентов мокрота эффективно отделяется и выводится из бронхов, намного облегчая дыхательный процесс и снимая спазм. В качестве одних из самых эффективных средств выступает Бромгексин в любом виде или Лазолван.
Жаропонижающие средства. В случае, если обострение бронхита сопровождается повышением температуры, то оно является обязательным препаратом в лечебном комплексе. Пить жаропонижающее средство рекомендуется при температуре не менее 38,5 оС. Если она колеблется в пределах 37-37,5 оС, то в этот момент иммунная система активирует собственную защиту против инфекции.
Применение противовоспалительных средств общего действия
Такие препараты имеют место при резком обострении заболевания.
Но при первых признаках болезни их применять не рекомендуется, потому что именно начальный воспалительный процесс в организме человека отвечает за основную борьбу с инфекцией.
К ним следует прибегать только в крайних случаях, когда другие средства ни помогают или ни дают должных результатов. К некоторым из известных препаратов относятся Нимесулид и Найз.
Народные методы лечения бронхита
Отвар трав
Кроме медикаментозных существует также множество народных способов лечения бронхита. Но в особо критических ситуациях рекомендуется совмещать все варианты, так как народные средства больше направлены на укрепление иммунитета, а медикаменты – на борьбу с инфекцией.
Для дополнительной борьбы с заболеванием рекомендуется принимать:
- Отвары трав на основе корня алтея, мать-и-мачехи, малиновых стеблей и прочее.
- Чай с лимоном в больших количествах.
- Отличным средством общего действия является теплое молок и мед.
- Совместно с медикаментозным лечением необходимо полоскать горло содовым раствором.

- На протяжении всего периода реабилитации принимать ингаляции горячим паром и эвкалиптом.
ТОП-6 мифов о бронхите: можно ли купаться и обойтись без антибиотиков — Будьте осторожны с малиновым и липовым чаями и не заставляйте ребенка надувать шарики: это может усугубить проблему
3 ноября 2016, 05:53
Будьте осторожны с малиновым и липовым чаями и не заставляйте ребенка надувать шарики: это может усугубить проблему
Наталья Васильченко
Важно. Не сдерживать кашель, ведь он — защитный механизм, который помогает вам вылечиться.
МИФ 1: БОЛЕЗНЬ НЕ ЗАРАЗНА
Бронхит нередко вызывают вирусы: коронавирус, респираторно-синтициальный, рино-, метапневмовирусы или грипп. А абсолютно все ОРВИ объединяет воздушно-капельный путь передачи. Потому, если видите, например, на площадке кашляющего ребенка, не слушайте рассказы про остаточный кашель — уходите! Помните: инкубационный период указанных вирусов, кроме гриппа (он проявляется уже через сутки после заражения) — 5—10 дней.
Также не пользуйтесь посудой и полотенцами больного — на них, вместе с частичками выделений, могут быть и болезнетворные бактерии (если бронхит — бактериальный). Сразу вы бронхитом не заболеете, но так как эти бактерии станут частью вашей флоры, то при переохлаждении или снижении иммунитета на фоне другого заболевания, вы в перспективе также рискуете заполучить это заболевание.
МИФ 2: ЗАТЯЖНОЙ НАСМОРК — ОДНА ИЗ ПРИЧИН
Осложненный насморк может перерасти только в гайморит. Другое дело, что насморк, не прошедший за неделю, может означать, что на слизистой носа активизировались болезнетворные бактерии (которые есть практически у каждого человека, просто их рост сдерживается иммунитетом). И если у организма не хватит защитных сил подавить их рост самостоятельно (без лекарств, назначаемых в таком случае врачом), не исключено, что патогенные микроорганизмы могут размножиться и в нижних дыхательных путях. Но только при условии, что они там «жили» и до насморка.
МИФ 3: ОТХВРКИВАЮЩИЕ НЕ ДОПУСТЯТ БОЛЕЗНИ
Такие препараты можно применять, только если их назначил врач, констатировав у пациента бронхит. Самостоятельное употребление отхаркивающих средств (даже на растительной основе) может, наоборот, спровоцировать болезнь. Дело в том, что, заставляя организм выводить несуществующую слизь из альвеол, такие препараты будут раздражать нижние дыхательные пути, что приведет к спазму или застою в бронхах, а как следствие — развитию воспаления в них. Поэтому — никакой самодеятельности.
МИФ 4: КУПАТЬСЯ ПРИ БРОНХИТЕ НЕЛЬЗЯ
Это неправда, как и то, что купаться якобы можно только в отсутствие повышенной температуры тела. Принимать душ и даже теплую ванну (не горячую) можно и при температуре 39 °С. Главное, потом насухо вытереться и лечь на пару часов в постель. В комнате при этом должно быть тепло и без сквозняков. Если водные процедуры не повлекут за собой переохлаждение (а этого не случится при соблюдении указанных условий), то они даже показаны при болезни: дело в том, что кожа тоже является органом дыхательной и иммунной систем, и от того, насколько она будет чистой, во многом зависит качество иммунитета. Помните, что при этой болезни, как правило, человек активно потеет, и загрязнение кожи усиливается в разы — ведь через поры выводятся токсины.
Помните, что при этой болезни, как правило, человек активно потеет, и загрязнение кожи усиливается в разы — ведь через поры выводятся токсины.
МИФ 5: СУХОЙ КАШЕЛЬ — ЭТО НЕ БРОНХИТ
Как раз сухой кашель, грубое дыхание, особенно при повышенной температуре тела (даже 37,2°) может означать поражение нижних дыхательных путей с затрудненным отхождением секрета. Притом кашлять в таком случае человек может лишь несколько раз в сутки.
МИФ 6: БЕЗ АНТИБИОТИКОВ НЕ ОБОЙТИСЬ
Это неправда. Не только потому, что иногда в развитии бронхита виноваты вирусы (против которых антибиотики бессильны), но и потому, что причиной болезни иногда является спазм (спровоцированный вирусом, бактерией или аллергическим агентом — защищаясь от них, организм сужает сосуды, что вызывает спазм). Такой вид бронхита называется обструктивным. Его лечат препаратами, снимающими бронхоспазм, и только если через три дня не наступает улучшений, а общий анализ крови с формулой показывает повышение лейкоцитов, палочкоядерных нейтрофилов и СОЭ, подключают антибиотики, так как такие результаты анализов говорят о том, что присоединилась бактериальная инфекция. Если же ее нет, а вы пропьете антибиотики, то бронхит не вылечите и уничтожите полезную микрофлору в кишечнике, а именно она создает до 80% иммунных факторов.
Если же ее нет, а вы пропьете антибиотики, то бронхит не вылечите и уничтожите полезную микрофлору в кишечнике, а именно она создает до 80% иммунных факторов.
К слову, если аллергическая и вирусная природа бронхита исключены, а результаты общего анализа крови указывают на развитие бактериальной инфекции, то врач имеет право назначить антибиотики, не дожидаясь результатов анализа посева из носоглотки и чувствительности к антибиотикам (антибиотикограммы): они будут готовы через 8—10 дней, а бронхит чаще всего вызывают такие бактерии, как пневмококки, стафилококки, энтеробактерии, гемофильная палочка, и большинство современных препаратов широкого действия чувствительны к ним. Другое дело, что прицельная терапия более эффективна и снижает риск затяжного течения болезни. Потому указанные анализы делать стоит. Но необязательно при каждом рецидиве: результаты посева и чувствительности актуальны 2—3 года (дальше микрофлора носоглотки и чувствительность к антибиотикам могут меняться).
Подпишись на наш telegram
Только самое важное и интересное
Подписаться
Читайте Segodnya. ua в Google News
Источник:
Сегодня
ua в Google News
Источник:
СегодняОстрый и хронический бронхит: тактика антибактериальной терапии
00:00
Оксана Михайловна Драпкина, профессор, доктор медицинских наук:
– Я хочу предложить слово профессору Авдееву Сергею Николаевичу, который расскажет нам об остром и хроническом бронхите и поведает о тактике антибактериальной терапии.
Сергей Николаевич Авдеев, профессор, доктор медицинских наук:
– Уважаемые друзья, добрый вечер.
Речь пойдет про бронхит. Начну с определения.
Бронхит – это хорошо всем известное заболевание. Нет, наверное, ни одной врачебной специальности, которая не соприкасалась бы с этой патологией. Фактически это воспаление слизистой оболочки бронхов. Клинически это выражается в виде продукции мокроты и кашля.
Бронхит можно разделить на две группы: острый (условное деление до 30-ти дней) и хронический. Его мы обозначаем как кашель и продукция мокроты не менее трех месяцев в году на протяжении двух лет подряд. Эти определения не меняются в течение полутора-двух десятилетий.
Начинаем с острого бронхита. Я являюсь представителем пульмонологии, поэтому говорю о взрослых пациентов. С точки зрения эпидемиологии, бронхит – очень распространенное заболевание. Если взять всех людей, то 4-5% каждый год имеют это заболевание. Около 90% ищут тот или иной вид медицинской помощи, чтобы справиться с острым бронхитом.
Считается, что наиболее частая причина острого бронхита – это вирусная инфекция (более 80%). Приблизительно у 40% всех больных развивается бронхиальная обструкция во время острого бронхита.
Основная причина – вирусы. Нужна ли здесь антибиотиковая терапия. Вопрос очень сложный. Тем более, что мы все прекрасно понимаем, что антибиотики при вирусных инфекциях абсолютно бесполезны. Тем не менее, эта проблема многократно изучалась во многих клинических исследованиях (КИ).
Тем не менее, эта проблема многократно изучалась во многих клинических исследованиях (КИ).
Я представляю один из известных мета-анализов из библиотеки Кохрейна. 9 исследований, 550 больных. Оказывается, что антибиотики имеют небольшой положительный эффект. Приблизительно на полдня раньше наступает уменьшение симптомов в виде уменьшения кашля, продукции мокроты, общего недомогания.
Для того чтобы получить клинический эффект, необходимо пролечить 14 больных. С другой стороны, те больные, которые получают антибиотики по поводу острого бронхита, имеют и больше побочных реакций.
Если посмотреть на современные данные, то, оказывается, не так все просто. Обращаю ваше внимание на один из крупнейших анализов, который когда-либо был опубликован в литературе. Исследование (неразборчиво, 02:40), опубликованное в британском медицинском журнале.
02:45
3,5 миллиона человек. Развитие респираторной инфекции у всех возрастных групп. Пневмония у людей старшей возрастной группы (старше 64-х лет) развивается примерно в полтора раза реже..gif) Там, где больные получали антибиотики по поводу острого бронхита.
Там, где больные получали антибиотики по поводу острого бронхита.
Почему. Если мы посмотрим современную структуру, которая изучает этиологическую структуру возбудителей, то окажется, что не только вирусы, но и бактерии (хотя и реже) являются виновниками острого респираторного бронхита. Это все та же респираторная группа возбудителей: пневмококк, гемофильная палочка, моракселла катаралис (moraxella catarrhalis).
Для этих случаев нам необходимо использование антибиотиков.
Определимся, когда же все-таки нужны антибиотики при остром бронхите. Увы, у нас сегодня нет единогласного консенсуса. Но существуют определенные рекомендации в современной литературе. Они говорят, что в тех ситуациях, когда у больных есть гнойная мокрота, есть нарушения уровня С-реактивного белка выше 10 мг/л, у больных курильщиков, у пожилых пациентов мы можем назначать антибиотики, предполагая бактериальную природу их острого бронхита.
Среди этих антибиотиков мы, в первую очередь, говорим о применении современных макролидов «Азитромицина» («Azithrtomycin») и «Кларитромицина» («Clarithromycin»). А также о применении бета-лактамов. «Амоксициллина» («Amoxicilin»), защищенного «Амоксициллина» клавулановой кислотой и «Цефуроксима» («Cefuroxime»).
А также о применении бета-лактамов. «Амоксициллина» («Amoxicilin»), защищенного «Амоксициллина» клавулановой кислотой и «Цефуроксима» («Cefuroxime»).
Проблема хронического бронхита. Сегодня мы чаще обсуждаем эту тему в рамках хронической обструктивной болезни легких (ХОБЛ), то есть там, где присутствует бронхиальная обструкция, более тяжелое заболевание и по прогнозу и с точки зрения современной терапии. Если мы говорим сегодня об эпидемиологии ХОБЛ, то проблема является чрезвычайно распространенной. В современной взрослой популяции от 10% до 20% лиц.
ХОБЛ – это болезнь, где обострения встречаются почти у каждого. В среднем, каждый больной переносит 1-2 обострения в год. Летальность при обострении ХОБЛ, в отличие от острого бронхита, очень высокая. Если речь идет о госпитализированных больных, то это до 8%. А среди больных, которые находятся в отделении интенсивной терапии (чем тяжелее болезнь, тем больше шансов туда попасть), летальность выше 25%.
05:15
Современные трактовки определения тоже неоднозначны. Сегодня есть много документов. Определение варьирует. Одно из самых известных на сегодня определение из документа «GOLD».
Сегодня есть много документов. Определение варьирует. Одно из самых известных на сегодня определение из документа «GOLD».
ХОБЛ – это обострение событий естественного течения. Характеризуется нарастанием симптомов, одышки, мокроты. Это событие острое и требует назначения дополнительной терапии.
Некоторые авторы добавляют, что это обострение связано с усилением воспаления в дыхательных путях и системного воспаления.
Существует и другой подход – подход, основанный на критериях. Мы считаем, что обострение ХОБЛ и хронического бронхита есть тогда, когда появляются три кардинальных признака: усиление одышки, увеличение объема мокроты, усиление гнойности мокроты. Это виннипегские критерии, так как были предложены автором-канадцем, который проживает в городе Виннипеге.
С точки зрения этих критерием обострение ХОБЛ можно разделить по тяжести. Если есть все три признака – это первый тип – самое тяжелое обострение. Два признака – второй тип – менее тяжелое. Один из признаков – более легкое обострение.
С точки зрения этиологии, нужно или не нужно лечить антибиотиками. Современные исследования, которые используют очень строгие методологические подходы для выявления всех возможных причин (в том числе и подходы, основанные на ДНК-диагностике), нам говорят, что, как минимум, 50 – 55% больных с обострением ХОБЛ имеют бактериальную инфекцию как причину.
Таким образом, таких больных можно лечить антибиотиками.
(Демонстрация слайда).
Одно из первых знаменитых исследований, которое показало целесообразность применения антибиотиков у таких больных – исследование Антонисона (того, который предложил виннипегские критерии). Здесь мы видим распределение больных с обострением ХОБЛ по трем группам согласно этим большим виннипегским критериям.
07:24
Первый тип – это самое тяжелое обострение. Если мы посмотрим на этих больных, то видим, что самый большой разрыв между леченными и нелеченными антибиотиками больными у тяжелых больных первой группы. Если посмотрим на всю группу, то успех антибиотиковой терапии составляет 68%.
Плацебо тоже не так слабо смотрится на это фоне – 55%. Объясняется просто. Такая инфекция как обострение хронического бронхита или ХОБЛ локализуется в пределах слизистой дыхательных путей. Есть большой шанс, что инфекция может закончиться самостоятельно. Но этот шанс сокращается у самых тяжелых больных. Чем тяжелее болезнь, тем больше потребность терапии таких больных.
С точки зрения доказательств привожу более современные данные. Согласно последнему мета-анализу библиотеки Кохрейна, если мы говорим о тяжелом обострении ХОБЛ, то сегодня есть данные, которые подтверждают, что антибиотики снижают летальность на 77%, риск неудачной терапии на 53%, риск наличия или консистенции гнойной мокроты на 44%.
Очень сложным вопросом на сегодня является вопрос о том, когда назначить антибиотики. Почему. Не все обострения ХОБЛ являются бактериальными. С точки зрения сегодняшних данных антибиотики рекомендовано назначать, когда мы имеем дело с обострением первого типа по Антонисону. Если присутствуют все три кардинальных признака. Там, где есть гнойная мокрота, и она появилась именно во время обострения. А также при очень тяжелом обострении, когда есть острая дыхательная недостаточность, есть показания к неинвазивной вентиляции легких и к инвазивной искусственной вентиляции легких.
Если присутствуют все три кардинальных признака. Там, где есть гнойная мокрота, и она появилась именно во время обострения. А также при очень тяжелом обострении, когда есть острая дыхательная недостаточность, есть показания к неинвазивной вентиляции легких и к инвазивной искусственной вентиляции легких.
Одно из современных направлений – использование маркеров для определения времени назначения антибактериальной терапии. Отечественное исследование показывает, что такой простой и доступный биомаркер как С-реактивный белок (СРБ) позволяет стратифицировать больных с обострением ХОБЛ по группам.
Там, где есть слизистая мокрота, то есть небактериальное обострение, СРБ незначительно увеличен. Там, где есть гнойная мокрота, он повышен более существенно – здесь бактериальное обострение. Там, где пневмония, очень высокое повышение.
Согласно данным этого исследования, если СРБ выше 15-ти мг/л, назначаем антибиотики.
09:58
Какие возбудители. Типичная тройка – гемофильная палочка, пневмококк, моракселла катаралис. Грамм-отрицательные энтеробактерии тоже играют немалую роль в этиологии обострения хронического бронхита. Тем более, если речь идет о тяжелой бронхиальной обструкции. Например, ОФВ1 менее 35%.
Грамм-отрицательные энтеробактерии тоже играют немалую роль в этиологии обострения хронического бронхита. Тем более, если речь идет о тяжелой бронхиальной обструкции. Например, ОФВ1 менее 35%.
Для того чтобы назначить антибиотики, у нас сегодня есть неплохие козыри. Есть исследования, которые показывают, что тот возбудитель, который вызывает обострение ХОБЛ, очень тесно связан с тяжестью подлежащего заболевания. Оказывается, что у больных с более легким течением самыми частыми возбудителями являются пневмококк и грамм-положительные кокки. У больных с тяжелым течением самыми частыми возбудителями являются грамм-отрицательные энтеробактрии, в том числе синегнойная палочка.
Гемофильная палочка и моракселла равномерно присутствуют во всех группах.
(Демонстрация слайда).
Данная схема – одна из последних схем, которые соответствуют рекомендациям «GOLD». Она показывает современную стратегию назначения антибиотиков у больных с обострением ХОБЛ.
Легкое обострение – там, где есть всего один из трех признаков – может вообще не требовать никаких антибиотиков. Здесь, как правило, рекомендовано усиление режима сопутствующей или базисной терапии, усиление (неразборчиво, 11:25) и так далее.
Здесь, как правило, рекомендовано усиление режима сопутствующей или базисной терапии, усиление (неразборчиво, 11:25) и так далее.
Но в той ситуации, когда есть два из трех признаков, мы должны назначить антибиотики. Такое обострение может быть неосложненным и осложненным. Осложненное обострение – там, где отсутствуют факторы риска. Больной переносит менее трех обострений в год. У него неплохая функция дыхания. ОФВ1 более 50%. Возраст менее 65-ти лет и отсутствуют заболевания сердца.
11:51
Осложненное обострение – все намного тяжелее. Три и более обострений. Возраст более 65-ти лет. ОФВ1 менее 50-ти. Заболевания сердца присутствуют.
В первом случае при осложненном обострении мы можем назначить современные макролиды – «Азитромицин» и «Кларитромицин», цефалоспорины, такие как «Цефуроксин».
В той ситуации, когда осложненное обострение, выбор идет между двумя группами препаратов. Это новые современные фторхинолоны – «Моксилевофлоксацин» («Levofloxacin») или «Амоксициллин клавуланат».
С точки зрения антибактериальной терапии, при более выраженных симптомах, то есть при более выраженном обострении ХОБЛ все перечисленные антибиотики работают одинаково. Впервые внимание на это было обращено примерно 15 лет назад.
(Демонстрация слайда).
Группа, которая представлена зеленым цветом – это антибиотики третьей линии, то есть наиболее современные. Среди них «Амоксициллина клавуланат» и «Азитромицин». Риск терапевтических неудач меньше всего при назначении этих антибиотиков.
По сути дела речь идет о том, что эффективный антибиотик должен приводить к максимальной эрадикации причинного возбудителя. Одно из отечественных исследований сравнивает «Амоксициллин клавуланат» и макролиды при обострении ХОБЛ, связанных с гемофильной палочкой.
«Амоксициллин клавуланат» – наиболее эффективный антибиотик по эрадикации этого возбудителя. Если мы за больными наблюдаем в течение года, то оказывается, что там, где была произведена максимальная эрадикации (то есть больные в период обострения получали «Амоксициллин клавуланат»), будет в дальнейшем и меньшее число обострений.
Современное исследование, которое также выполнено у нас в стране, показывает, насколько сохраняет свою роль препарат «Амоксициллин клавуланат». Исследование смоленской группы показывает, что, допустим, при обострении ХОБЛ эффективность двух антибиотиков, которые относятся к разным компаниям-производителям, имели 100%.
Среди этих больных не было больных с риском синегнойной инфекции.
11:58
Особенно важно, что среди этой группы больных…
Больные ХОБЛ – достаточно уязвимая группа больных. Пожилые больные, сопутствующие заболевания. Нам тоже необходимо говорить о проблемах безопасности антимикробной терапии. Современные препараты, которые выполнены в виде диспергируемых таблеток, такие как «Флемоклав» («Flemoclav»), имеют некоторые преимущества по числу побочных эффектов перед традиционными формами.
Меньше побочных явлений, в том числе и со стороны желудочно-кишечного тракта.
Недавно проведенное исследование сравнивало напрямую два антибиотика. Это крупнейшее исследование на сегодняшний день. Он будет обсуждаться в течение ближайших лет. Здесь абсолютно новый нетрадиционный дизайн исследования. Конечная точка отнесена на конец второго месяца. Оценивается такой эффект или конечная точка как неудача терапии.
Это крупнейшее исследование на сегодняшний день. Он будет обсуждаться в течение ближайших лет. Здесь абсолютно новый нетрадиционный дизайн исследования. Конечная точка отнесена на конец второго месяца. Оценивается такой эффект или конечная точка как неудача терапии.
Сравнивалось два современных антибиотика – «Моксифлоксацин» («Moxifloxacin») (новый фторхинолон) и «Амоксициллин клавуланат». Оказалось, что по первичной точке, по числу неудач абсолютно никаких отличий в этом исследовании обнаружено не было.
Последний вопрос, на который я хотел бы ответить. Как долго лечить больных с обострением ХОБЛ, хронического бронхита. Мы видим разные рекомендации разных стран, разных обществ. Соответственно, абсолютно разные ответы. Где-то на них совсем ответов нет. Где-то – 3, 10 дней, где-то – 5-7 дней. К чему мы сегодня должны подходить ближе.
На самом деле сегодня есть исследования, которые сравнивают более короткие курсы антибиотиков с более длинными курсами.
(Демонстрация слайда).
Здесь представлен достаточно крупный мета-анализ – свыше 3-х тысяч больных. На левой стороне размещена информация, посвященная клиническому излечению больных. На правой стороне – информация, посвященная побочным эффектам.
По данным этого мета-анализа более короткие курсы антибиотиковой терапии в течение пяти дней ничуть не хуже по клиническим и бактериологическим эффектам, чем продленные курсы. С точки побочных эффектов здесь есть преимущества.
Приблизительно на 16% меньше всех побочных эффектов.
Последнее исследование из реальной клинической практики, которое подтверждает правильность такой позиции. При обострении ХОБЛ, хронического бронхита действительно сегодня наиболее используемыми в мире режимами по длительности являются пятидневные курсы (около 40%) и семидневные курсы (около 37%).
Таким образом, 5-7 дней – это вполне достаточное время для терапии больных с обострением ХОБЛ.
Бронхит у детей. Насколько это опасно и как его лечить? в Новосибирске
«Лающий» кашель, хриплое дыхание, температура – страшные признаки бронхита, которые пугают многих родителей. Как лечить данное заболевание, а главное предотвратить его возникновение, рассказала Ася Анатольевна Барашкова, врач-педиатр.
Как лечить данное заболевание, а главное предотвратить его возникновение, рассказала Ася Анатольевна Барашкова, врач-педиатр.
Бронхит — заболевание дыхательной системы, при котором в воспалительный процесс вовлекаются бронхи. Часто именно его признаки заставляют людей обращаться к врачу. Острый бронхит преимущественно является проявлением или осложнением острой респираторно-вирусной или вирусно-бактериальной инфекции. Также он может появиться при поражении слизистой оболочки бронхов, вследствие ОРВИ.
Хронический бронхит развивается как осложнение острого, или в результате длительного действия неинфекционных раздражающих факторов, например, пыли. Иногда выделяют рецидивирующий бронхит. Такой диагноз ставят, если в течение года человек заболевал минимум 3 раза.
Бронхит у детей
У детей чаще всего встречается острый бронхит. Выделяют несколько видов:
- простой, без явлений обструкции, может возникнуть у ребенка в любом возрасте;
- обструктивный, с нарушением бронхиальной проходимости.
 Чаще всего диагностируется у детей 2-3 года жизни;
Чаще всего диагностируется у детей 2-3 года жизни; - облитерирующий, с поражением мелких бронхов, бронхиол, а также альвеол, приводящим к облитерации их просвета. Обычно связан с аденовирусами или патологией иммунной системы.
- бронхиолит – сужение просвета бронхов из-за изменений в структуре бронхиального эпителия. Сопровождается нарушением дыхания. В отличие от облитерирующего бронхита, изменения носят обратимый характер.
Симптомы бронхита часто зависят от причины его возникновения. Обычно признаки болезни возникают у детей после появления острой респираторной вирусной инфекции верхних дыхательных путей (ринит, фарингита и т.д.). Основным симптомами острого бронхита являются кашель и повышение температуры. При обструктивном бронхите проявляются признаки дыхательной недостаточности: одышка, цианоз (посинение кожи и слизистых оболочек), затрудненное дыхание. Для острого простого бронхита одышка не характерна. Дети постарше могут жаловаться на головную боль, ощущения першения в горле, чувство стеснения и жжения за грудиной.
Диагностика
Диагностика острого бронхита основывается на жалобах ребенка, результатах объективного осмотра и дополнительных методов обследования, таких как общий анализ крови, исследование мокроты, рентгенологическое обследование, спирография и другое. В нашем Центре есть весь спектр этих услуг, что помогает нам быстро определиться с диагнозом и назначить необходимое лечение.
Лечение
Лечение направлено на устранение причины заболевания, а также облегчение симптомов, в основном через ингаляцию лекарственных препаратов. Антибиотики выписывают только в случае необходимости.
Помимо медикаментозного лечения, важно ухаживать за ребенком: давайте ему больше пить, готовьте легкую и питательную еду, не забывайте про гигиенические процедуры и проветривание помещений. На более поздних сроках заболевания возможно проведение физиолечения и фитотерапии.
При упорном кашле облегчить состояние ребенка можно с помощью горячих ножных ванн, спиртовых компрессов на грудь и т.д. В восстановительном периоде показано назначение курсами, так называемых бактериальных лизатов и поливитаминов.
Профилактика
Важно помнить, что лучшее лечение – это профилактика! В неё входит вакцинация от детских инфекционных заболеваний, на фоне которых развиваются бронхиты, гриппа, против пневмококковой и гемофильной инфекции.
Желаем вам и вашим детям здоровья в Новом году! Проведите это время с семьей, ведь новогодние праздники – лучшее время, чтобы отдохнуть всем вместе, набраться сил и вступить в следующий год с хорошим настроением!
доктор Комаровский про лечение бронхита у ребенка грудничка
С наступлением холодов многие люди очень часто сталкиваются с недомоганиями, простудными заболеваниями. К сожалению, родителям не всегда удается уберечь своего ребёнка до 2, 3 лет от этой участи. В таком случае большинство мам прибегают к советам доктора Комаровского, в особенности это касается острого бронхита грудных деток.
Чем вызван бронхит у грудничка
Кашель грудного ребёнка в любом случае должен насторожить родителей и чем скорей они примут меры, тем проще будет побороть недуг, избежав последствий. В первую очередь необходимо знать, что может вызывать болезнь и какие же симптомы при бронхите бывают.
- Мокрый кашель с температурой;
- слабость, сонливость;
- затрудненное дыхание;
- нет аппетита.
Бронхит у детей может быть вызван бактериями, вирусами, а также грибковыми инфекциями. Иногда заболевание может появиться после контакта с аллергическими веществами. Переохлаждение грудничка – первая и основная причина начала воспалительных процессов в бронхах.
Лечение острого бронхита у детей в 2 года
Острый бронхит – довольно опасное заболевание, которое ухудшает проходимость и состояние дыхательных путей. Из-за недостатка кислорода легких может образоваться пневмония. Такое осложнение бронхита также может быть вызвано неправильно подобранным лечением. Поскольку дыхательная мускулатура 2летнего малыша ещё совсем не развита, он не способен хорошо откашляться и самостоятельно избавиться от мокроты. Именно поэтому дети в 2года переносят эти заболевания тяжелее, чем взрослые.
Как быстро вылечить кашель при бронхите
Многие родители для того чтобы узнать как лечить острый бронхит у грудных детей, начинают искать ответы в интернете на форумах на различных сайтах. Схемы лечения, видео, рекомендации доктора Комаровского пользуются невероятной популярностью. На вопросы «Чем лечить грудных деток при бронхите и как побороть кашель?» врач даёт несколько рекомендаций:
- отказ от антибиотиков. По мнению доктора, назначенные антибиотики при таком заболевании только увеличат риск осложнений;
- обильное питье – первый шаг на пути к выздоровлению годовалого ребёнка. Это значительно облегчит ему дыхание и поможет откашлять мокроту;
- обязательно при лечении нужно давать жаропонижающие средства, особенно когда температура переваливает за 38 гр. ;
- необходимо обеспечить прохладный и влажный воздух в комнате младенца. Без температуры 18-20 гр. и влажности 60% дыхание маленьких детей, особенно после кашля, будет затруднено;
Хорошо помогает массаж для новорожденных:
- уложить малыша себе на колени лицом вниз так, чтобы попа располагалась немного выше головки;
- при помощи пальцев постукивая провести несколько движений в области лопаток;
- резко поднять ребёнка, чтобы он откашлялся. Проводить процедуры по пару раз подряд при условии отсутствия температуры тела. Такое физиолечение позволит облегчить дыхание деткам 4, 6 месячного возраста;
Прогулки на свежем воздухе. Для того чтобы в домашних условиях можно было быстро вылечить острый бронхит, легким ребёнка нужна вентиляция. Поэтому следует чаще выводить его на улицу или хотя бы на балкон, только если не поднялась температура.
Как лечить бронхит народными средствами в домашних условиях
Существует множество препаратов и антибиотиков, с помощью которых лечится хронический бронхит, но многие родители предпочитают для детей 5, 7, 9, 10 месяцев народные методы, ведь каждый хочет проходить курс лечения дома, а не в больнице. Если у ребёнка до года появился сильный кашель и температура, то по согласованию с врачом-педиатром можно провести следующее лечение народными средствами:
- берется спорыш, анис, укроп, сосновые почки, чабрец, корень солодки в равных пропорциях и заливается стаканом кипяченой остуженной воды. После того как настоится – процедить и довести до кипения. Пить по ложке трижды в день желательно перед едой;
- при лечении бронхита также помогает смесь лука и меда. Так в равной пропорции берутся ингредиенты (по 400 гр. ) и варятся пару часов. После того как остынет надо процедить и остудить. Прием проходит один раз в день по 4 ложки;
- хороший способ для малышей 3, 4 лет избавиться от хронического бронхита – ингаляция картошкой. Это довольно эффективное лечение, но проводят его при условии отсутствия температуры. Шкурки от картофеля проварить некоторое время. Затем кастрюлю с парящим лекарством поставить на стул. Ребенка, который становиться над кастрюлей, накрыть одеялом. Следует действовать аккуратно и не наклоняться над паром сильно, чтобы не обжегся малыш. В течение 5-10 минут вдыхать пар ртом, а выдыхать носом, после чего больного улаживают в кровать и укутывают;
- В кипяченное горячее молоко добавить столовую ложку меда и пить лекарство как можно чаще.
Чем лечить годовалого ребёнка: препараты для лечения бронхита
Поскольку бронхит – заболевание вирусное, не стоит назначать антибиотики при его лечении. Многие врачи именно так и поступают, но лишь для того, чтобы предупредить развитие пневмонии. Чтобы вылечить у ребёнка этот недуг, следует чаще бывать на свежем воздухе, проводить массажи, обеспечить нужную температуру в его комнате. При бронхите можно принимать препараты для лечения в виде сиропа, особенно при повышенной температуре. Они оказывают быстрое действие и имеют приятный вкус, поэтому дать выпить малышу такое лекарство не составит особого труда.
Профилактические меры для новорожденных
Чтобы предупредить такое заболевание как бронхит у маленьких детей, доктор Комаровский советует:
- Давать больше жидкости;
- Не курить возле ребёнка, поскольку бронхит может быть вызван не только инфекцией, но и аллергенами;
- Избегать большого скопления людей, где можно подхватить вирусное заболевание;
- Чаще мыть руки перед тем, как взять ребёночка;
- При грудном вскармливании матери надо употреблять свежие фрукты и овощи;
- Хорошо одевать малыша на улицу.
Доктор Комаровский про бронхит у детей
Самое главное, как утверждает врач, помнить и знать, что бронхит – вирусное заболевание, которое может передаваться от человека к ребёнку. Ведь бактерии проникают в бронхи по воздуху, что и вызывает дальнейшее воспаление слизистой оболочки и отек бронхов. Обнаружить болезнь у ребёнка сможет только педиатр, который проведет осмотр и затем назначит необходимое лечение младенца.
• Специфичная фармакотерапия – использование антидотов
• Медицинско-фармацевтические аспекты применения антацидных лекарственных средств
• Женское эндокринное бесплодие
Врачи назвали особенности лечения коронавируса у детей :: Общество :: РБК
Она объяснила, что минимизировать контакты ребенка с другими людьми нужно не из-за риска заражения. Дело в том, что от присутствия незнакомых людей груднички испытывают стресс, который негативно сказывается на их иммунитете.
С тем, что коронавирусная инфекция довольно легко протекает у детей, согласился врач-инфекционист, педиатр и главный врач медицинского центра «Лидер-Медицина» Евгений Тимаков.
Читайте на РБК Pro
Врач допустила проблемы с фертильностью у переболевших в детстве COVID«У детей коронавирусная инфекция протекает легче, чем у взрослых, маскируется под ОРВИ. У детей реже бывают осложнения, пневмония, им реже требуется госпитализация. При этом последствия инфекции неизвестны: коронавирус может влиять и на нервную, и на эндокринную, и на репродуктивную систему», — рассказал он.
Специалист объяснил, что никто из его пациентов не был в тяжелом состоянии. У детей отмечались повышенная температура, заложенность носа, боль в горле и кашель. В связи с этим для них существуют отдельные протоколы лечения. «Они обычно обходятся без антибиотиков и препаратов, разжижающих кровь», — заявил педиатр.
Как и Добрецова, Тимаков уверен, что COVID-19 у грудных детей встречается крайне редко. «У них болезнь протекает в еще более легкой форме: просто температура и небольшой кашель», — сообщил врач.
Вирусологи оценили гипотезу о детях — разносчиках COVIDПо словам инфекциониста, педиатра и профессора кафедры педиатрии Московского областного научно-исследовательского клинического института им. М.Ф. Владимирского Елены Мескиной, дети и взрослые получают одинаковые препараты при COVID-19, за исключением лекарств, предназначенных для лечения тяжелых форм, например противомалярийных препаратов или фавипиравира.
«С одной стороны, это обусловлено возрастными ограничениями приема этих препаратов, с другой — дети легче переносят заболевание. А вот умифеновир и препараты интерферона дети получают», — рассказала она.
Если у детей после заболевания появляются осложнения, чаще всего они вызваны не самим вирусом, а последствиями приема препаратов. «Так как этот вирус поражает сосуды, после СOVID-инфекции у детей может появиться тревожность, депрессия, усталость», — объяснила Мескина.
Эпидемиолог назвал неподтвержденной версию о детях — разносчиках COVID-19Серьезные последствия, такие как мультисистемный воспалительный синдром (воспалительный процесс, поражающий одновременно несколько систем организма), у детей также встречаются крайне редко. «Это избыточная иммунная реакция, которую провоцирует COVID. При нем у детей могут поражаться практически все органы. В Московской области было девять таких случаев», — сообщила профессор.
Кроме того, несмотря на наличие вируса, вероятность заразиться от ребенка COVID-19 крайне мала, особенно если он носит маску.
«Если, например, семья приехала из-за границы, им нужно сдать анализы и у ребенка нет никаких симптомов, то даже если он является носителем вируса, вероятность передать вирус другому в очереди минимальна, если он будет в маске», — рассказала Мескина.
Попова назвала долю бессимптомных носителей коронавирусаПри этом вероятность, что вирус будет передаваться между детьми, еще меньше. «От ребенка ребенку вирус передается в значительно меньшей степени. Ребенку нужна более высокая вирусная нагрузка, чтобы заразиться. А выделение вируса от другого ребенка меньше. Если дети находятся в масках и соблюдают дистанцию, то они не заразятся», — добавил Тимаков.
В сентябре глава Роспотребнадзора Анна Попова заявляла, что дети школьного возраста практически не болеют коронавирусом. По ее словам, на тот момент носителями инфекции были около 2% детей, но никто из них не болел.
Позднее профессор кафедры вирусологии биофака МГУ Алексей Аграновский предположил, что дети становятся бессимптомными разносчиками инфекции из-за отсутствия некоторых рецепторов. В связи с этим он рекомендовал изолировать младших членов семьи от пожилых родственников, для которых COVID-19 является действительно опасным заболеванием.
Бронхит без антибиотиков (детский)
Бронхит — это воспаление и опухоль слизистой оболочки легких. Часто это вызвано инфекцией. Симптомы включают сухой отрывистый кашель, усиливающийся ночью. При кашле может выделяться желто-зеленая слизь. Ваш ребенок также может быстро дышать, может казаться одышкой или хрипом. У него или у нее может быть температура. Другие симптомы могут включать усталость, дискомфорт в груди и озноб.
Бронхит чаще всего вызывается вирусом верхних дыхательных путей.Бронхит, вызванный вирусом, не лечится антибиотиками. Вместо этого могут быть назначены лекарства, которые помогут облегчить симптомы. Симптомы могут длиться до 2 недель, хотя кашель может длиться намного дольше.
Уход на дому
При уходе за ребенком дома соблюдайте следующие правила:
Лечащий врач вашего ребенка может прописать лекарства от кашля, боли или лихорадки. Вам могут посоветовать использовать капли для носа с соленой водой (солевым раствором), чтобы облегчить дыхание. Используйте их перед тем, как ваш ребенок ест или спит.Вашему ребенку могут назначить бронходилататор. Это помогает дышать. Он может поступать в виде спрея, ингалятора или вводиться в виде ингаляционного раствора с помощью устройства, называемого небулайзером. Пусть ваш ребенок будет принимать лекарство точно в указанное время. Следуйте всем инструкциям по введению этих лекарств вашему ребенку.
Вы можете использовать лекарства, отпускаемые без рецепта, в зависимости от возраста и веса при лихорадке или дискомфорте. Если у вашего ребенка хроническое заболевание печени или почек, перед применением этих лекарств проконсультируйтесь с лечащим врачом.Также поговорите с врачом, если у вашего ребенка была язва желудка или пищеварительное кровотечение. Никогда не давайте аспирин лицам моложе 18 лет, которые болеют вирусной инфекцией или лихорадкой. Это может вызвать серьезное повреждение печени или головного мозга. Не давайте ребенку другие лекарства, не посоветовавшись предварительно с врачом.
Не давайте ребенку в возрасте до 6 лет лекарства от кашля или простуды, если это не скажет поставщик. Они не помогают маленьким детям и могут вызвать серьезные побочные эффекты.
Тщательно мойте руки теплой водой с мылом до и после ухода за ребенком. Это поможет предотвратить распространение инфекции.
Дайте ребенку достаточно времени для отдыха. При этой болезни часто возникают проблемы со сном.
Дети от 1 года: Пусть ваш ребенок спит в слегка вертикальном положении. Это поможет облегчить дыхание. По возможности слегка приподнимите изголовье кровати. Или приподнимите голову и верхнюю часть тела вашего старшего ребенка с помощью дополнительных подушек.Поговорите со своим лечащим врачом о том, как далеко можно поднять голову ребенка.
Дети младше 12 месяцев: Никогда не используйте подушки и не укладывайте ребенка спать на живот или бок. Младенцы младше 12 месяцев должны спать на плоской поверхности на спине. Не используйте для сна автомобильные кресла, коляски, качели, детские переноски и детские слинг. Если ваш ребенок засыпает в одном из них, как можно скорее переместите его на плоскую твердую поверхность.
Помогите старшему ребенку правильно высморкаться.Лечащий врач вашего ребенка может порекомендовать солевые капли для носа, чтобы помочь разжижить и удалить выделения из носа. Солевые капли в нос отпускаются без рецепта. Вы также можете использовать 1/4 чайной ложки поваренной соли, хорошо перемешанной с 1 стаканом воды. Вы можете закапать по 2–3 капли физиологического раствора в каждую ноздрю перед тем, как дать ребенку высморкаться. Всегда мойте руки после прикосновения к использованным тканям.
Для детей младшего возраста: отсасывание слизи из носа с помощью физиологических капель для носа и небольшого шприца с грушей.Если вы не знаете, как пользоваться шприцем с грушей, поговорите с лечащим врачом или фармацевтом. Всегда мойте руки после использования шприца с грушей или прикосновения к использованным тканям.
Чтобы предотвратить обезвоживание и помочь ослабить секрецию легких у детей ясельного и старшего возраста, попросите вашего ребенка пить много жидкости. Дети могут предпочесть холодные напитки, замороженные десерты или ледяное мороженое. Также им может понравиться теплый суп или напитки с лимоном и медом. Не давайте мед детям младше 1 года.
Чтобы предотвратить обезвоживание и ослабить секрецию легких у младенцев до 1 года, попросите ребенка пить много жидкости. При необходимости используйте пипетку с лекарством, чтобы дать ребенку небольшое количество грудного молока, смеси или раствора для пероральной регидратации. Давайте 1-2 чайные ложки каждые 10-15 минут. Ребенок может кормиться только короткое время. Если вы кормите грудью, сцеживайте и храните молоко, чтобы использовать его позже. Давайте ребенку раствор для пероральной регидратации между кормлениями.Его можно приобрести в продуктовых магазинах и аптеках без рецепта.
Чтобы облегчить дыхание во время сна, используйте увлажнитель с прохладным туманом в спальне ребенка. Ежедневно очищайте и сушите увлажнитель, чтобы предотвратить рост бактерий и плесени. Не используйте испаритель с горячей водой. Это может вызвать ожоги. Вашему ребенку также может быть удобнее сидеть в душной до 10 минут.
Не подпускайте ребенка к сигаретному дыму. Табачный дым может ухудшить симптомы у вашего ребенка.
Последующее наблюдение
Последующее наблюдение у лечащего врача вашего ребенка или по рекомендации.
Когда обращаться за медицинской помощью
У обычно здорового ребенка сразу же звоните лечащему врачу вашего ребенка в случае возникновения любого из следующих событий:
Лихорадка (см. Раздел «Лихорадка и дети» ниже)
Симптомы не исчезают. улучшение через 1–2 недели или ухудшение
Дыхание не проходит через несколько дней.
Ваш ребенок теряет аппетит или плохо ест.
У вашего ребенка проявляются признаки обезвоживания, такие как сухость во рту, плач без слез или меньше мочеиспускания, чем обычно.
Позвоните
911Позвоните 911 в случае возникновения любого из этих событий:
Усиление затрудненного дыхания или усиление хрипов
Сильная сонливость или проблемы с пробуждением
Путаница
потеря сознания
Кашляет кровью
Лихорадка и дети
С помощью цифрового термометра проверьте температуру вашего ребенка.Не используйте ртутный термометр. Есть разные виды и применения цифровых термометров. К ним относятся:
Ректальный. Для детей младше 3 лет ректальная температура является наиболее точной.
Лоб (височный). Работает для детей от 3 месяцев и старше. Если у ребенка младше 3 месяцев есть признаки болезни, это можно использовать для первого прохода. Врач может подтвердить ректальную температуру.
Ухо (барабанное). Температура в ушах точна после 6 месяцев, но не раньше.
Подмышечная (подмышечная). Это наименее надежный, но его можно использовать для первого прохода, чтобы проверить ребенка любого возраста с признаками болезни. Врач может подтвердить ректальную температуру.
Рот (оральный). Не используйте термометр во рту ребенка, пока ему или ей не исполнится 4 года.
Осторожно пользуйтесь ректальным термометром.Следуйте инструкциям производителя продукта для правильного использования. Вставьте аккуратно. Пометьте его и убедитесь, что он не используется во рту. Он может передавать микробы через стул. Если вы чувствуете себя плохо с ректальным термометром, спросите у врача, какой тип использовать вместо него. Когда вы разговариваете с любым поставщиком медицинских услуг о лихорадке вашего ребенка, сообщите ему или ей, какой тип вы использовали.
Ниже приведены инструкции, которые помогут узнать, есть ли у вашего маленького ребенка температура. Лечащий врач вашего ребенка может дать вам другие номера для вашего ребенка.Следуйте конкретным инструкциям вашего провайдера.
Показания температуры для ребенка в возрасте до 3 месяцев:
Показатели температуры для ребенка в возрасте от 3 месяцев до 36 месяцев (3 года):
Ректально, лоб или ухо: 102 ° F (38,9 ° C) или выше
Подмышечная впадина: 101 ° F (38,3 ° C) или выше
В этих случаях звоните поставщику медицинских услуг:
Повторяющаяся температура 104 ° F (40 ° C) или выше у ребенка любого возраста
Лихорадка 100 лет.4 ° F (38 ° C) или выше у ребенка младше 3 месяцев
Лихорадка, которая длится более 24 часов у ребенка младше 2 лет
Лихорадка, которая длится 3 дня у ребенка в возрасте 2 лет и старше
Бронхиолит — Диагностика и лечение
Диагноз
Для диагностики бронхиолита обычно не нужны анализы и рентген. Врач обычно может определить проблему, наблюдая за вашим ребенком и послушав легкие с помощью стетоскопа.
Если ваш ребенок подвержен риску тяжелого бронхиолита, при ухудшении симптомов или подозрении на другую проблему, ваш врач может назначить анализы, в том числе:
- Рентген грудной клетки. Ваш врач может попросить сделать рентген грудной клетки для выявления признаков пневмонии.
- Тестирование на вирусы. Ваш врач может взять образец слизи у вашего ребенка, чтобы проверить наличие вируса, вызывающего бронхиолит. Это делается с помощью тампона, который аккуратно вводится в нос.
- Анализы крови. Иногда для проверки количества лейкоцитов у вашего ребенка могут использоваться анализы крови. Увеличение количества лейкоцитов обычно является признаком того, что организм борется с инфекцией. Анализ крови также может определить, снизился ли уровень кислорода в кровотоке вашего ребенка.
Ваш врач также может спросить вас о признаках обезвоживания, особенно если ваш ребенок отказывался пить или есть или его рвало. Признаки обезвоживания включают запавшие глаза, сухость во рту и коже, вялость и слабое мочеиспускание или его полное отсутствие.
Лечение
Бронхиолит обычно длится от двух до трех недель. Большинство детей с бронхиолитом можно лечить дома с поддерживающей терапией. Важно обращать внимание на изменения в затруднении дыхания, такие как затруднение при каждом вдохе, невозможность говорить или плакать из-за затрудненного дыхания или создание хрюкающих звуков при каждом вдохе.
Поскольку вирусы вызывают бронхиолит, антибиотики, которые используются для лечения инфекций, вызванных бактериями, неэффективны против него.Бактериальные инфекции, такие как пневмония или ушная инфекция, могут возникать вместе с бронхиолитом, и ваш врач может назначить антибиотик от этой инфекции.
Лекарства, открывающие дыхательные пути (бронходилататоры), обычно не помогают и обычно не назначаются при бронхиолите. В тяжелых случаях ваш врач может решить попробовать лечение альбутеролом небулайзером, чтобы проверить, помогает ли это.
Пероральные кортикостероидные препараты и удары по груди для разжижения слизи (физиотерапия грудной клетки) не показали эффективности лечения бронхиолита и не рекомендуются.
Больничная помощь
Небольшому проценту детей может потребоваться стационарная помощь для лечения своего состояния. В больнице ребенок может получать увлажненный кислород для поддержания достаточного количества кислорода в крови, и он или она могут получать жидкости через вену (внутривенно), чтобы предотвратить обезвоживание. В тяжелых случаях в трахею может быть вставлена трубка, чтобы помочь ребенку дышать.
Клинические испытания
Изучите исследования клиники Мэйо, в которых тестируются новые методы лечения, вмешательства и тесты как средства предотвращения, обнаружения, лечения или контроля этого состояния.
Образ жизни и домашние средства
Хотя может быть невозможно сократить продолжительность болезни вашего ребенка, вы можете сделать его более комфортным. Вот несколько советов, которые стоит попробовать:
- Увлажняйте воздух. Если воздух в комнате вашего ребенка сухой, увлажнитель с прохладным туманом или испаритель могут увлажнить воздух и помочь облегчить заложенность носа и кашель. Обязательно поддерживайте увлажнитель в чистоте, чтобы предотвратить рост бактерий и плесени.
- Держите ребенка прямо. Вертикальное положение обычно облегчает дыхание.
- Пусть ваш ребенок будет пить жидкости. Чтобы предотвратить обезвоживание, давайте ребенку пить много прозрачной жидкости, например воды или сока. Ваш ребенок может пить медленнее, чем обычно, из-за заложенности жидкости. Часто предлагайте небольшое количество жидкости.
- Попробуйте солевые капли для носа, чтобы облегчить заложенность носа. Вы можете купить эти капли без рецепта (OTC).Они эффективны, безопасны и не вызывают раздражения даже у детей. Чтобы использовать их, закапайте несколько капель в одну ноздрю, а затем немедленно втяните грушу в эту ноздрю (но не вставляйте грушу слишком глубоко). Повторите процесс для другой ноздри.
- Рассмотрим ОТС болеутоляющих. Для лечения лихорадки или боли посоветуйтесь со своим врачом о назначении вашему ребенку безрецептурных жаропонижающих и обезболивающих, таких как ацетаминофен (Тайленол и др.) Или ибупрофен (Адвил, Мотрин и др.) В качестве более безопасной альтернативы. аспирин.Аспирин не рекомендуется детям из-за риска развития синдрома Рея, редкого, но потенциально опасного для жизни состояния. Детям и подросткам, выздоравливающим после ветряной оспы или гриппоподобных симптомов, никогда не следует принимать аспирин, так как у них повышен риск развития синдрома Рея.
- Не курите в окружающей среде. Дым может ухудшить симптомы респираторных инфекций. Если член семьи курит, попросите его или ее курить вне дома и вне машины.
Не используйте отпускаемые без рецепта лекарства, кроме жаропонижающих и обезболивающих, для лечения кашля и простуды у детей младше 6 лет.Кроме того, избегайте использования этих лекарств для детей младше 12 лет.
Подготовка к приему
Скорее всего, вы начнете с посещения семейного врача или врача вашего ребенка. Вот некоторая информация, которая поможет вам подготовиться к приему и чего ожидать от врача.
Что вы можете сделать
Перед приемом составьте список из:
- Любые симптомы, которые испытывает ваш ребенок, в том числе те, которые могут показаться не связанными с инфекцией верхних дыхательных путей, и время их появления
- Ключевая личная информация, например, если ваш ребенок родился преждевременно или у него проблемы с сердцем или легкими
- Вопросы к врачу
Вопросы, которые следует задать врачу, могут включать следующее:
- Что, вероятно, вызывает симптомы у моего ребенка? Есть ли другие возможные причины?
- Нужны ли моему ребенку какие-либо анализы?
- Как долго обычно длятся симптомы?
- Заразна ли инфекция моего ребенка?
- Как лучше всего действовать?
- Какие альтернативы основному подходу вы предлагаете?
- Нужны ли моему ребенку лекарства? Если да, то есть ли альтернатива лекарству, которое вы прописываете?
- Что я могу сделать, чтобы моему ребенку стало лучше?
- Могу ли я иметь какие-нибудь брошюры или другие печатные материалы? Какие сайты вы рекомендуете?
Не стесняйтесь задавать дополнительные вопросы во время приема.
Чего ожидать от врача
Ваш врач может задавать такие вопросы, как:
- Когда у вашего ребенка впервые появились симптомы?
- Симптомы у вашего ребенка появляются периодически или постоянно?
- Насколько серьезны симптомы у вашего ребенка?
- Что может улучшить симптомы вашего ребенка?
- Что может ухудшить симптомы вашего ребенка?
Ваш врач задаст дополнительные вопросы в зависимости от ваших ответов, а также симптомов и потребностей вашего ребенка.Подготовка и упреждение вопросов помогут вам максимально эффективно проводить время с врачом.
15 января 2020 г.
Лечение бронхиолита у младенцев — HealthyChildren.org
Специфического лечения RSV или другого вируса, вызывающего бронхиолит, не существует. Антибиотики бесполезны, потому что они лечат болезни, вызванные бактериями, а не вирусами. Однако вы можете попытаться облегчить симптомы у вашего ребенка.
Для облегчения заложенности носа:- Разжижайте слизь с помощью физиологических капель для носа, рекомендованных врачом вашего ребенка.Никогда не используйте отпускаемые без рецепта капли в нос, содержащие какие-либо лекарства.
- Очистите нос ребенку с помощью присоски . Сначала сожмите лампочку. Осторожно вставьте резиновый наконечник в одну ноздрю и медленно отпустите грушу. Это всасывание вытянет из носа закупоренную слизь. Это лучше всего работает, когда вашему ребенку меньше 6 месяцев.
- Убедитесь, что ваш ребенок пьет много жидкости .Ей могут потребоваться прозрачные жидкости, а не молоко или смеси. Она может кормить медленнее или не чувствовать желания есть из-за проблем с дыханием.
Ваш педиатр осмотрит вашего ребенка и посоветует вам, как отсасывать через нос, контролировать температуру и наблюдение, а также когда перезвонить ему.
Некоторым детям с бронхиолитом необходимо лечить в больнице из-за проблем с дыханием или обезвоживания. Проблемы с дыханием, возможно, потребуется лечить кислородом и лекарствами.Обезвоживание лечится с помощью специальной жидкой диеты или внутривенных (IV) жидкостей.
В очень редких случаях, когда эти методы лечения не работают, младенцу, возможно, придется надеть респиратор. Обычно это временно, пока инфекция не исчезнет.
Как можно предотвратить бронхиолит у ребенка?Лучшие шаги, которым вы можете следовать, чтобы снизить риск заражения вашего ребенка RSV или другими вирусами, которые могут вызвать бронхиолит, включают:
- Убедитесь, что все вымыли руки, прежде чем прикасаться к вашему ребенку.
- Не подпускайте ребенка к людям, у которых простуда, жар или насморк.
- Избегайте совместного использования столовых приборов и чашек с людьми, у которых простуда, жар или насморк.
Если у вас есть вопросы по лечению бронхиолита, позвоните врачу вашего ребенка.
Дополнительная информация:Информация, содержащаяся на этом веб-сайте, не должна использоваться в качестве замены медицинской помощи и рекомендаций вашего педиатра.Ваш педиатр может порекомендовать различные варианты лечения в зависимости от индивидуальных фактов и обстоятельств.
% PDF-1.4 % 1 0 obj > endobj 46 0 объект > поток 1998-05-18T20: 09: 39Z2021-02-11T04: 49: 18-08: 002021-02-11T04: 49: 18-08: 00 Acrobat Distiller Command 3.01 для Solaris 2.3 и более поздних версий (SPARC) uuid: c55f4ea1-1dd1- 11b2-0a00-ea08278d5b00uuid: c55f4ea3-1dd1-11b2-0a00-1e0000000000application / pdf конечный поток endobj 2 0 obj > endobj 39 0 объект > / Font> / ProcSet [/ PDF / Text] >> / Type / Page >> endobj 36 0 объект > / Font> / ProcSet [/ PDF / Text] >> / Type / Page >> endobj 30 0 объект > / Font> / ProcSet [/ PDF / Text] >> / Type / Page >> endobj 4 0 obj > / Font> / ProcSet [/ PDF / Text] >> / Type / Page >> endobj 47 0 объект > / ProcSet [/ PDF / Text / ImageB] / XObject >>> / Type / Page >> endobj 48 0 объект > / ProcSet [/ PDF / Text / ImageB / ImageC] / XObject >>> / Type / Page >> endobj 68 0 объект [71 0 R 72 0 R] endobj 69 0 объект > поток q 354.9945831 0 0 77.5988159 116.0027008 624.4011841 см / Im0 Do Q BT / T1_0 1 Тс 12 0 0 12 286.33002 545.99991 тм (1998; 101; 178) Tj / T1_1 1 Тс -4.361 0 Тд (Педиатрия \ 240) Tj / T1_0 1 Тс -3,777 1 тд (Уильям Р. Филлипс и Майкл А. Гербер) Tj -7.03299 1.00001 Td (Кэтрин Л. О’Брайен, Скотт Ф. Доуэлл, Бенджамин Шварц, С. Майкл Мар \ cy,) Tj / T1_2 1 Тс 10,5825 1 тд (Принципы разумного использования противомикробных агентов) Tj / T1_3 1 Тс -1,09799 0 тд (-) Tj / T1_2 1 Тс -10.53002 0 Тд (Болезнь кашля / бронхит) Tj ET BT / T1_0 1 Тс 12 0 0 12 456.83197 463,99994 тм () Tj 0 0 1 рг -27.222 0 Тд (http://pediatrics.aappublications.org/content/101/Supplement_1/178)Tj 0 г 6.37651 1 тд (находится в Интернете по адресу:) Tj -9.0135 1.00001 Td (Онлайн-версия этой статьи вместе с обновленной информацией и s \ услуги, is) Tj ET 84 184 419 52 пере 0 0 мес. S BT / T1_0 1 Тс 10 0 0 10 94 189,99991 тм (Американской академией педиатрии. Все права защищены. Печатать ISSN: \ 1073-0397. ) Tj 0 1 TD (Американская академия педиатрии, 345 Park Avenue, Itasca, Illinois, 6 \ 0143.Copyright \ 251 1998) Tj 0 1.00001 TD (издается непрерывно с 1948 года. Педиатрия принадлежит, издайте \ ed, и товарный знак) Tj 0 1 TD (Педиатрия — официальный журнал Американской академии педиатрии \ . Ежемесячное издание, it) Tj ET q 389 0 0 57,5 99 72,5 см -1 TL / Im1 Do Q BT / T1_0 1 Тс 8 0 0 8 324,26801 28 тм (гость 11 февраля 2021 г.) Tj 0 0 1 рг -12.60901 0 Тд (www.aappublications.org/news)Tj 0 г -7.55398 0 Тд (Загружено с) Tj ET конечный поток endobj 70 0 объект > / Filter / FlateDecode / Height 388 / Length 137508 / Name / X / Subtype / Image / Type / XObject / Width 1775 >> stream H ֻ JA @ xE, | 7m ץ $ ku3L
Острый бронхит
Причины острого бронхита
Острый бронхит обычно вызывается инфекционными агентами, такими как бактерии или вирусы.Это также может быть вызвано физическими или химическими агентами — пылью, аллергенами, сильными парами, а также химическими чистящими средствами или табачным дымом. (Острый астматический бронхит может возникнуть в результате приступа астмы или может быть причиной приступа астмы.)
У детей наиболее частой причиной бронхита является вирус, хотя у детей старше 6 лет он может быть вызван бактериями. Острый бронхит обычно протекает в легкой форме. Острый бронхит может быть следствием простуды или других вирусных инфекций верхних дыхательных путей.Это может также произойти у детей с хроническим синуситом, аллергией или у детей с увеличенными миндалинами и аденоидами. Пневмония — это осложнение, которое может следовать за бронхитом.
Признаки и симптомы острого бронхита
Каждый ребенок может испытывать симптомы по-разному. Симптомы могут включать:
- Насморк, обычно перед началом кашля
- Недомогание (общий дискомфорт в теле или плохое самочувствие)
- Озноб
- Легкая лихорадка
- Боль в спине и мышцах
- Боль в горле
На ранних стадиях заболевания у детей может быть сухой непродуктивный кашель, который позже переходит в кашель, наполненный слизью.У детей младшего возраста может быть рвота или рвота при кашле. Симптомы бронхита обычно длятся от семи до 14 дней, но могут сохраняться и от трех до четырех недель.
Симптомы острого бронхита могут напоминать другие состояния или медицинские проблемы. Поговорите с лечащим врачом, чтобы узнать диагноз.
Диагностика острого бронхита
Бронхит обычно диагностируется исключительно на основании анамнеза и физического осмотра ребенка. Могут быть назначены многие тесты, чтобы исключить другие заболевания, такие как пневмония или астма.Кроме того, для подтверждения диагноза могут быть заказаны следующие тесты:
- Рентген грудной клетки
- Анализы крови
- Пульсоксиметрия. Оксиметр — это небольшой прибор, который измеряет количество кислорода в крови. Небольшой датчик (например, повязка) приклеивается на палец руки или ноги. Когда машина включена, на датчике виден небольшой красный свет. Датчик безболезненный и красный свет не греется.
- Посев мокроты
Лечение острого бронхита
Лечащий врач вашего ребенка примет решение о лечении острого бронхита на основании:
- Возраст вашего ребенка, общее состояние здоровья и история болезни
- Степень состояния
- Толерантность вашего ребенка к определенным лекарствам, процедурам или методам лечения
- Ожидания по ходу состояния
- Ваше мнение или предпочтение
Во многих случаях лечение антибиотиками не требуется для лечения острого бронхита, так как большинство инфекций вызывается вирусами.Даже детям, которые кашляют дольше восьми-десяти дней, антибиотики обычно не нужны. В большинстве случаев лечение поддерживает симптомы, которые могут быть у вашего ребенка, и может включать:
- Анальгетики, такие как ацетаминофен (при лихорадке и дискомфорте)
- Лекарство от кашля
- Повышенное потребление жидкости
- Может помочь прохладный увлажнитель воздуха в комнате.
В большинстве случаев следует избегать применения антигистаминных препаратов, поскольку они высушивают выделения и могут ухудшить кашель.
Всегда консультируйтесь с лечащим врачом вашего ребенка за дополнительной информацией.
Информация о здоровье детей: Бронхиолит
Этот информационный бюллетень доступен в следующих языки: арабский, ассирийский, бирманский, китайский (упрощенный), китайский (традиционный), английский, каренский, Персидский, сомалийский, турецкий и вьетнамский.
Бронхиолит — распространенная инфекция грудной клетки у детей раннего возраста, вызываемая вирусной инфекцией легких. Инфекция вызывает воспаление и скопление слизи в дыхательных путях, затрудняя дыхание.
Бронхиолит чаще всего встречается у детей младше шести месяцев, но иногда встречается у детей до 12 месяцев.
Лекарства обычно не помогают при бронхиолите. Младенцам нужно чаще отдыхать и есть маленькими порциями, чтобы они не слишком устали при кормлении и не обезвоживались.
Если у вашего ребенка бронхиолит, вам следует избегать контактов с другими людьми в первые несколько дней, так как вирус, вызывающий бронхиолит, заразен.
Признаки и симптомы бронхиолита
Заболевание начинается с простуды, и первые симптомы, которые могут возникнуть у вашего ребенка, включают легкий кашель, насморк или заложенность носа.Через один или два дня кашель вашего ребенка может усилиться, и у него начнутся проблемы с дыханием. Их симптомы могут включать:
- учащенное дыхание
- шумное дыхание со свистящим звуком
- дыхание, которое является тяжелой работой — вы можете увидеть, как ребра или кожа под шеей втягиваются, или ноздри раздуваются, когда они дышат; младенцы могут кивать головой при дыхании
- раздражительность и жар
- трудности с едой или питьем.
Симптомы обычно усиливаются на второй или третий день, и ваш ребенок может болеть до 10 дней.Их кашель может продолжаться до четырех недель.
Когда обращаться к врачу
Если вы считаете, что у вашего ребенка бронхиолит, обратитесь к терапевту. В большинстве случаев такие тесты, как рентген грудной клетки, мазки из носа или анализы крови, не нужны для диагностики бронхиолита.
Если у вашего ребенка затрудненное дыхание или проблемы с кормлением, его, возможно, нужно положить в больницу. В больнице персоналу может потребоваться:
- понаблюдать за своим ребенком
- дать дополнительный кислород
- дать дополнительную жидкость через трубку из носа в желудок (назогастральный зонд) или непосредственно в вену через капельницу (внутривенная или внутривенная терапия).
Антибиотики не назначаются, потому что бронхиолит вызван вирусом. Антибиотики не лечат вирусы. Такие лекарства, как стероиды, адреналин и лекарства от астмы, также не помогают при лечении бронхиолита.
У некоторых детей, заболевших бронхиолитом, повышен риск быстрого ухудшения состояния. Отведите ребенка в ближайшее отделение неотложной помощи больницы, если у него появятся симптомы бронхиолита, и они:
- родились преждевременно
- моложе 10 недель
- страдают хроническим заболеванием легких, врожденным пороком сердца, хроническими неврологическими состояниями или имеют ослабленный иммунитет (ослабленная иммунная система)
- являются аборигенами или жителями островов Торресова пролива.
Уход на дому
Большинство младенцев с бронхиолитом можно лечить дома после посещения врача. Вы можете ухаживать за своим малышом следующим образом:
- Дайте вашему малышу много отдыхать.
- Давайте им чаще грудное вскармливание или чаще меньшее количество смеси. Это убережет их от усталости при кормлении и обезвоживания.
- Солевые капли для носа или спреи для носа могут помочь очистить носовые ходы от слизи, что позволит вашему ребенку более комфортно кормиться.
- Не позволяйте никому курить в доме или рядом с ребенком. Это особенно важно для детей с респираторными заболеваниями.
Вам следует вернуться к терапевту, если у вашего ребенка бронхиолит, и:
- у них кашель, который усиливается
- у них меньше половины обычного кормления или они отказываются от напитков
- они кажутся очень усталыми или более сонными, чем обычно
- вы беспокоитесь по любой причине.
Обратитесь к ближайшему терапевту или в отделение неотложной помощи больницы, если ваш ребенок:
- имеет затрудненное дыхание, нерегулярное дыхание или учащенное дыхание в покое.
- не может нормально есть из-за кашля или хрипов.
- меняет цвет лица, когда они кашляют.
- имеет бледную и потную кожу.
Немедленно вызовите скорую помощь, если вашему ребенку трудно дышать или если его губы начинают синеть.
Ключевые моменты, которые следует запомнить
- Бронхиолит — это распространенная инфекция грудной клетки, вызываемая вирусом и поражающая детей в возрасте до 12 месяцев.
- Младенцы обычно болеют от семи до десяти дней. Они заразны в первые дни болезни.
- Обратитесь за медицинской помощью, если у вашего ребенка проблемы с дыханием, кормлением или питьем.
- Лекарства для лечения бронхиолитов обычно не применяют. Младенцам необходимо чаще отдыхать и пить небольшими порциями.
- Убедитесь, что ваш ребенок находится в среде, свободной от табачного дыма.
Для получения дополнительной информации
Общие вопросы, которые задают нашим врачам
Чем отличается бронхиолит от бронхит?
Бронхи и бронхиолы — это трубки в легких —
бронхи — это более крупные трубки, а бронхиолы — более мелкие.Бронхит
заболевание, поражающее бронхи, чаще встречается у детей старшего возраста.
и взрослые. Бронхиолит поражает бронхиолы и чаще встречается при
детский возраст до двух лет.
Могу ли я облегчить боль ребенку, если у нее бронхиолит?
Да, у многих младенцев из-за бронхиолита поднимается температура, и они могут чувствовать себя плохо. Вы можете дать своему ребенку парацетамол или ибупрофен, если он старше трех месяцев и не обезвожен.См. Наш информационный бюллетень: Обезболивание для детей.
Если у моего ребенка бронхиолит, у него больше шансов заболеть астмой?
Некоторые исследования показали корреляцию между некоторыми типами бронхиолита и более поздним развитием астмы. Однако этому есть много возможных объяснений, включая генетическую склонность к чувствительным дыхательным путям или воздействие триггеров, таких как сигаретный дым. Это вопрос, на который исследователи все еще пытаются найти ответы.
Разработано отделениями общей медицины и респираторной медицины и медицины сна Королевской детской больницы. Мы признательны потребителям и опекунам RCH.
Отзыв написан в феврале 2018 г.
Kids Health Info поддерживается Фондом Королевской детской больницы. Чтобы сделать пожертвование, посетите www.rchfoundation.org.au.
Симптомы, диагностика и лечение бронхиолита
Каковы симптомы бронхиолита?
Когда симптомы бронхиолита появляются впервые, они обычно похожи на симптомы простуды.Насморк, жар, заложенный нос, потеря аппетита и кашель — первые признаки инфекции. Симптомы могут ухудшиться через несколько дней и могут включать свистящее дыхание, одышку и ухудшение кашля.
Маленькие дети, которые сильно заболевают, могут иметь проблемы с дыханием и глотанием. Вам следует проконсультироваться с врачом, если у вашего ребенка появляются признаки затрудненного дыхания, обезвоживания, такие как сухость во рту, плач без слез или выделение меньше мочи, чем обычно. Если у вашего ребенка возникают серьезные симптомы, такие как посинение губ или кожи, пауза в дыхании или дыхательная недостаточность, немедленно звоните по телефону 911.
Как диагностируется бронхиолит
Доктора обычно начинают с базового медицинского осмотра, чтобы определить, есть ли у ребенка бронхиолит. Если симптомы тяжелые, могут потребоваться дополнительные тесты. Для выявления признаков пневмонии может потребоваться рентген грудной клетки. Может потребоваться анализ крови, чтобы проверить количество лейкоцитов на наличие признаков инфекции. Врач может взять мазок из носа, чтобы проверить слизь вашего ребенка и попытаться определить вирус, вызывающий инфекцию.
Как лечат бронхиолит
Вакцин или специальных средств лечения бронхиолита не существует.Антибиотики и лекарства от простуды неэффективны при лечении бронхиолита. Большинство случаев проходят сами по себе, и их можно лечить дома.
Очень важно, чтобы ваш ребенок пил много жидкости, чтобы избежать обезвоживания. Чтобы облегчить дыхание вашего ребенка, врач может порекомендовать солевые капли для носа. Простым решением также является использование аспирационной груши для очистки носовых дыхательных путей ребенка. Ваш врач может порекомендовать ацетаминофен, если у них поднимется температура. Около трех процентов детей с бронхиолитом потребуется госпитализировать.Здесь ребенку может быть введен увлажненный кислород и вводится жидкость через капельницу, чтобы предотвратить обезвоживание. В самых тяжелых случаях ребенку, возможно, придется вставить трубку в трахею, чтобы облегчить дыхание. Большинство детей отправляются домой от 2 до 8 дней в больнице.
Как предотвратить бронхиолит
Поскольку вирус, вызывающий бронхиолит, заразен, лучший способ предотвратить его — это часто и тщательно мыть руки. Важно ограничить контакт ребенка с людьми, страдающими респираторными инфекциями, а также часто чистить и дезинфицировать поверхности.Кроме того, было высказано предположение, что у детей, находящихся на грудном вскармливании, может быть более высокий иммунитет, а также у детей, которые не подвергаются воздействию пассивного курения.
.

 Врачи рекомендуют принимать его в виде раствора.
Врачи рекомендуют принимать его в виде раствора.

 Это скомпенсирует потери организма, тем самым усилив борьбу с недругом.
Это скомпенсирует потери организма, тем самым усилив борьбу с недругом.
 Чаще всего диагностируется у детей 2-3 года жизни;
Чаще всего диагностируется у детей 2-3 года жизни;




 Антибиотики – «Амоксиклав», «Азитромицин», «Цефалексин»;
Антибиотики – «Амоксиклав», «Азитромицин», «Цефалексин»; В горле белые бляшки
В горле белые бляшки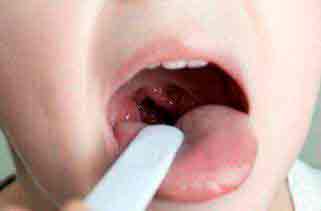 Язвочки в горле у ребенка
Язвочки в горле у ребенка Образовались белые пятна в горле
Образовались белые пятна в горле Почему появляются прыщи в горле на задней стенке
Почему появляются прыщи в горле на задней стенке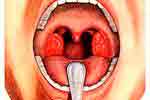 Фолликулы в горле
Фолликулы в горле Налет белый в горле
Налет белый в горле В горле у ребенка красные пятна
В горле у ребенка красные пятна Язвы на языке и на горле
Язвы на языке и на горле










 Если появились красные или белесые язвы в горле у ребенка или взрослого, значит, в организме имеются нарушения.
Если появились красные или белесые язвы в горле у ребенка или взрослого, значит, в организме имеются нарушения. Язва в горле: фото
Язва в горле: фото









 Загрузка…
Загрузка…




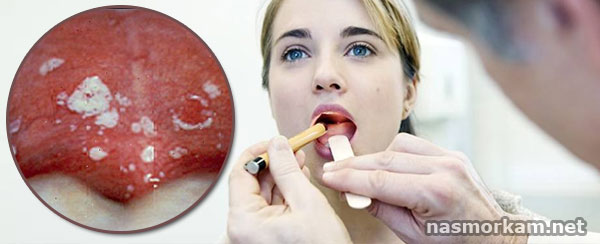



















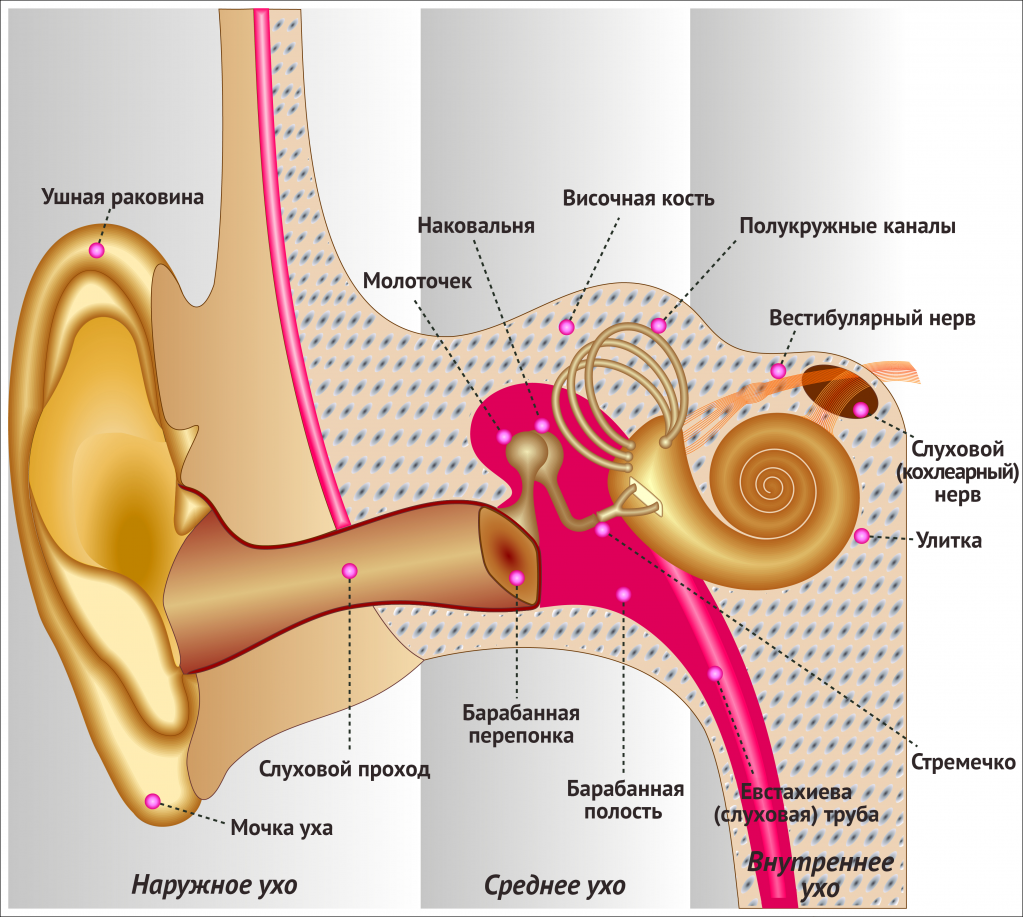





 В дополнение к этому солодка обладает также противовоспалительными свойствами, обусловленными ее способностью стимулировать активность коры надпочечников. Curcuma longa (экстракт шафрана) содержит эфирные масла, обладает обеззараживающим и спазмолитическим действием. Zinbiger officinale (имбирь лекарственный) наделен бронхолитическим, иммуностимулирующим и антиаллергическим действием. Adhatoda vasika (адатода сосудистая) известна тем, что содержит алкалоид-предшественник известного отхаркивающего препарата бромгексин. Экстракт адатоды разжижает мокроту, стимулирует мукоцилиарный транспорт, обеспечивая тем самым нормальное отхаркивание. Aloe barbadensis (алоэ барбадосское) — иммуномодулятор, нередко присутствующий в различных комбинированных фитопрепаратах. Оптимально подобранный состав доктора МОМ позволяет успешно использовать препарат при самом широком спектре заболеваний верхних дыхательных путей, включая фарингит (воспаление глотки), ларингит (воспаление гортани), трахеит, бронхит и пневмонию (в последнем случае — в сочетании с антибиотикотерапией).
В дополнение к этому солодка обладает также противовоспалительными свойствами, обусловленными ее способностью стимулировать активность коры надпочечников. Curcuma longa (экстракт шафрана) содержит эфирные масла, обладает обеззараживающим и спазмолитическим действием. Zinbiger officinale (имбирь лекарственный) наделен бронхолитическим, иммуностимулирующим и антиаллергическим действием. Adhatoda vasika (адатода сосудистая) известна тем, что содержит алкалоид-предшественник известного отхаркивающего препарата бромгексин. Экстракт адатоды разжижает мокроту, стимулирует мукоцилиарный транспорт, обеспечивая тем самым нормальное отхаркивание. Aloe barbadensis (алоэ барбадосское) — иммуномодулятор, нередко присутствующий в различных комбинированных фитопрепаратах. Оптимально подобранный состав доктора МОМ позволяет успешно использовать препарат при самом широком спектре заболеваний верхних дыхательных путей, включая фарингит (воспаление глотки), ларингит (воспаление гортани), трахеит, бронхит и пневмонию (в последнем случае — в сочетании с антибиотикотерапией).
 Немаловажно, что сироп имеет приятный запах и вкус, что облегчает его применение у самых маленьких пациентов. В состав доктора МОМ не входят вещества, оказывающие снотворное и наркотическое действие. Лишен он и еще одного нежелательного для детей вещества, которое нередко включается в состав жидких лекарственных средств растительного происхождения в качестве вспомогательного компонента — этилового спирта. Доктор МОМ не вызывает сонливости, патологической зависимости и привыкания, не приводит к развитию запоров.
Немаловажно, что сироп имеет приятный запах и вкус, что облегчает его применение у самых маленьких пациентов. В состав доктора МОМ не входят вещества, оказывающие снотворное и наркотическое действие. Лишен он и еще одного нежелательного для детей вещества, которое нередко включается в состав жидких лекарственных средств растительного происхождения в качестве вспомогательного компонента — этилового спирта. Доктор МОМ не вызывает сонливости, патологической зависимости и привыкания, не приводит к развитию запоров. В качестве основы для изготовления лекарства используются только натуральные вещества и травяные экстракты, способствующие ликвидации сухого кашля, борьбе с болезненными ощущениями, першением и раздражением в горле. Среди основных компонентов можно выделить следующие:
В качестве основы для изготовления лекарства используются только натуральные вещества и травяные экстракты, способствующие ликвидации сухого кашля, борьбе с болезненными ощущениями, першением и раздражением в горле. Среди основных компонентов можно выделить следующие:

 Среди основных противопоказаний можно выделить детский возраст младше трех лет. Это связано с тем, что таблетки необходимо рассасывать, а маленькие дети зачастую начинают их проглатывать. Как результат, положительного эффекта практически не наблюдается.
Среди основных противопоказаний можно выделить детский возраст младше трех лет. Это связано с тем, что таблетки необходимо рассасывать, а маленькие дети зачастую начинают их проглатывать. Как результат, положительного эффекта практически не наблюдается.
 В противном случае должного эффекта получить невозможно.
В противном случае должного эффекта получить невозможно.
 В первую очередь это связано с тем, что в состав препарата входят синтетические добавки. Категорически не рекомендуется применять его в первом триместре. Это связано с тем, что на этом сроке осуществляется развитие и формирование основных систем органов. Однако многие мамы в своих отзывах о пастилках от кашля «Доктор Мом» отмечают, что лекарство оперативно избавляет от сильного кашля.
В первую очередь это связано с тем, что в состав препарата входят синтетические добавки. Категорически не рекомендуется применять его в первом триместре. Это связано с тем, что на этом сроке осуществляется развитие и формирование основных систем органов. Однако многие мамы в своих отзывах о пастилках от кашля «Доктор Мом» отмечают, что лекарство оперативно избавляет от сильного кашля.
 Рассасывать можно по одной штучке каждые два часа.
Рассасывать можно по одной штучке каждые два часа. Ее еще можно использовать при болях в пояснице или суставах, она обладает хорошим обезболивающим и отвлекающим действием. Даже при головной боли показано смазывание висков этой мазью. Но я больше люблю применять его в качестве ингаляций, достаточно кусочка мази размером всего лишь со спичечную головку, чтобы началось активное отхождение мокроты и прекращение кашля. Иногда беру с собой в баню, чтобы использовать в парилке. И запах приятный, и лечебный эффект гарантированы.
Ее еще можно использовать при болях в пояснице или суставах, она обладает хорошим обезболивающим и отвлекающим действием. Даже при головной боли показано смазывание висков этой мазью. Но я больше люблю применять его в качестве ингаляций, достаточно кусочка мази размером всего лишь со спичечную головку, чтобы началось активное отхождение мокроты и прекращение кашля. Иногда беру с собой в баню, чтобы использовать в парилке. И запах приятный, и лечебный эффект гарантированы. ………………..……….1,05 г
………………..……….1,05 г Повреждение кожных покровов, наличие кожных заболеваний на участках нанесения лекарственного средства (пиодермия, дерматит, экзема).Эпилепсия, склонность к судорогам, спазмофилия, бронхиальная астма, коклюш. Беременность или кормление грудью. Детский возраст до 18 лет.
Повреждение кожных покровов, наличие кожных заболеваний на участках нанесения лекарственного средства (пиодермия, дерматит, экзема).Эпилепсия, склонность к судорогам, спазмофилия, бронхиальная астма, коклюш. Беременность или кормление грудью. Детский возраст до 18 лет.
 В случае приема камфоры внутрь в количестве более 500 мг (около 10 г мази) необходимо немедленно обратиться к врачу. При случайном приеме мази внутрь симптомы передозировки включают желудочно-кишечные (тошнота, рвота, диарея, боли в животе) и неврологические расстройства (головная боль, головокружение, ощущение жара/приливы, судороги, угнетение дыхания и кома). Лечение симптоматическое. При передозировке не следует вызывать рвоту из-за рисков, связанных с последующей ингаляцией камфоры и развитием ларингоспазма у детей младшего возраста, который может привести к летальному исходу.
В случае приема камфоры внутрь в количестве более 500 мг (около 10 г мази) необходимо немедленно обратиться к врачу. При случайном приеме мази внутрь симптомы передозировки включают желудочно-кишечные (тошнота, рвота, диарея, боли в животе) и неврологические расстройства (головная боль, головокружение, ощущение жара/приливы, судороги, угнетение дыхания и кома). Лечение симптоматическое. При передозировке не следует вызывать рвоту из-за рисков, связанных с последующей ингаляцией камфоры и развитием ларингоспазма у детей младшего возраста, который может привести к летальному исходу. Мазь можно применять только на чистой неповрежденной коже. Руки после использования мази необходимо тщательно вымыть теплой водой с мылом.
Мазь можно применять только на чистой неповрежденной коже. Руки после использования мази необходимо тщательно вымыть теплой водой с мылом.
 Москва, ул. Крылатская, д. 17, стр. 2,
Москва, ул. Крылатская, д. 17, стр. 2, 37 (2)
пер. Камчатский, д.1 (2)
пл. Комсомольская, д.6 (2)
пл.
37 (2)
пер. Камчатский, д.1 (2)
пл. Комсомольская, д.6 (2)
пл. Революции, д.5 (2)
пл. Советская, остановка общ.транспорта (3)
пр-кт Гагарина, д. 113 (2)
пр-кт Героев, д.
Революции, д.5 (2)
пл. Советская, остановка общ.транспорта (3)
пр-кт Гагарина, д. 113 (2)
пр-кт Героев, д. 26 (2)
пр-кт Ленина, д. 2, пом. П11Б (2)
пр-кт Ленина, д. 67 (2)
пр-т.
26 (2)
пр-кт Ленина, д. 2, пом. П11Б (2)
пр-кт Ленина, д. 67 (2)
пр-т. Бусыгина, д.19 (2)
пр-т. Бусыгина, д.45А (2)
пр-т. Гагарина, д.107 (2)
пр-т.
Бусыгина, д.19 (2)
пр-т. Бусыгина, д.45А (2)
пр-т. Гагарина, д.107 (2)
пр-т. Гагарина, д.184 (2)
пр-т. Гагарина, д.222 (2)
пр-т. Гагарина, д.4 (2)
пр-т.
Гагарина, д.184 (2)
пр-т. Гагарина, д.222 (2)
пр-т. Гагарина, д.4 (2)
пр-т. Гагарина, д.84 (2)
пр-т. Кораблестроителей, д.22 (2)
пр-т. Кораблестроителей, д.25 (2)
пр-т.
Гагарина, д.84 (2)
пр-т. Кораблестроителей, д.22 (2)
пр-т. Кораблестроителей, д.25 (2)
пр-т. Кораблестроителей, д.4 (2)
пр-т. Ленина, д.16 (2)
пр-т. Ленина, д.28А (2)
пр-т.
Кораблестроителей, д.4 (2)
пр-т. Ленина, д.16 (2)
пр-т. Ленина, д.28А (2)
пр-т. Ленина, д.41 (2)
пр-т. Ленина, д.44 (2)
пр-т. Ленина, д.57 (2)
пр-т.
Ленина, д.41 (2)
пр-т. Ленина, д.44 (2)
пр-т. Ленина, д.57 (2)
пр-т. Октября, д.13 (2)
пр-т. Октября, д.25 (2)
пр. Гагарина, д. 48 (1)
ул.
Октября, д.13 (2)
пр-т. Октября, д.25 (2)
пр. Гагарина, д. 48 (1)
ул. 40 лет Победы, д. 4 (2)
ул. Адмирала Васюнина, д.1, к.1 (2)
ул. Адмирала Макарова, д.3, к.
40 лет Победы, д. 4 (2)
ул. Адмирала Васюнина, д.1, к.1 (2)
ул. Адмирала Макарова, д.3, к. 2 (2)
ул. Академика Сахарова, д.109 (2)
ул. Артельная, д.5А (2)
ул.
2 (2)
ул. Академика Сахарова, д.109 (2)
ул. Артельная, д.5А (2)
ул. Баранова, д. 9 (2)
ул. Батумская, д.1А (2)
ул. Бекетова, д. 18 (2)
ул.
Баранова, д. 9 (2)
ул. Батумская, д.1А (2)
ул. Бекетова, д. 18 (2)
ул. Бекетова, д. 66 (2)
ул. Белинского, д.118/29 (2)
ул. Белинского, д.87 (1)
ул.
Бекетова, д. 66 (2)
ул. Белинского, д.118/29 (2)
ул. Белинского, д.87 (1)
ул. Березовская, д. 111 (2)
ул. Богородского, д.5, к.1 (2)
ул. Большая Покровская, д.29 (2)
ул.
Березовская, д. 111 (2)
ул. Богородского, д.5, к.1 (2)
ул. Большая Покровская, д.29 (2)
ул. Большая Покровская, д.63 (2)
ул. Бориса Корнилова, д.2 (2)
ул. Бориса Панина, д.10 (2)
ул.
Большая Покровская, д.63 (2)
ул. Бориса Корнилова, д.2 (2)
ул. Бориса Панина, д.10 (2)
ул. Бориса Панина, д.4 (2)
ул. Бурденко, д.18 (2)
ул. Буревестника, д.16 (2)
ул.
Бориса Панина, д.4 (2)
ул. Бурденко, д.18 (2)
ул. Буревестника, д.16 (2)
ул. Васенко, д.3 (2)
ул. Веденяпина, д.10 (2)
ул. Веденяпина, д.18 (2)
ул.
Васенко, д.3 (2)
ул. Веденяпина, д.10 (2)
ул. Веденяпина, д.18 (2)
ул. Верхне-Печерская, д. 14 (2)
ул. Верхне-Печерская, д.4, к.1 (2)
ул. Верхне-Печерская, д.
Верхне-Печерская, д. 14 (2)
ул. Верхне-Печерская, д.4, к.1 (2)
ул. Верхне-Печерская, д. 5 (2)
ул. Военных Комиссаров, д.1 (2)
ул. Волжская Набережная, д.25 (2)
ул.
5 (2)
ул. Военных Комиссаров, д.1 (2)
ул. Волжская Набережная, д.25 (2)
ул. Гаугеля, д.1 (2)
ул. Генерала Зимина, д. 2 (2)
ул. Генерала Ивлиева, д. 39 (2)
ул.
Гаугеля, д.1 (2)
ул. Генерала Зимина, д. 2 (2)
ул. Генерала Ивлиева, д. 39 (2)
ул. Генерала Ивлиева, д.33 (2)
ул. Героя Прыгунова, д. 10 (1)
ул. Горная, д.11 (2)
ул.
Генерала Ивлиева, д.33 (2)
ул. Героя Прыгунова, д. 10 (1)
ул. Горная, д.11 (2)
ул. Движенцев, д.14 (2)
ул. Долгополова, д.17/38 (2)
ул. Дьяконова, д.20 (2)
ул.
Движенцев, д.14 (2)
ул. Долгополова, д.17/38 (2)
ул. Дьяконова, д.20 (2)
ул. Дьяконова, д.24А (2)
ул. Есенина, д.14 (2)
ул. Есенина, д.41 (2)
ул.
Дьяконова, д.24А (2)
ул. Есенина, д.14 (2)
ул. Есенина, д.41 (2)
ул. Ефремова, д. 16 (2)
ул. Зайцева, д.17 (2)
ул. Звездинка, д.3А (2)
ул.
Ефремова, д. 16 (2)
ул. Зайцева, д.17 (2)
ул. Звездинка, д.3А (2)
ул. Иванова Василия, д.14, к.1 (2)
ул. Карла Маркса, д. 16 (2)
ул. Карла Маркса, д. 20 (2)
ул.
Иванова Василия, д.14, к.1 (2)
ул. Карла Маркса, д. 16 (2)
ул. Карла Маркса, д. 20 (2)
ул. Карла Маркса, д.47 (2)
ул. Касьянова, д.1 (2)
ул. Коминтерна, д. 160 (2)
ул.
Карла Маркса, д.47 (2)
ул. Касьянова, д.1 (2)
ул. Коминтерна, д. 160 (2)
ул. Коминтерна, д. 4/2 (2)
ул. Коминтерна, д.172 (2)
ул. Комсомольская, д.4 (1)
ул.
Коминтерна, д. 4/2 (2)
ул. Коминтерна, д.172 (2)
ул. Комсомольская, д.4 (1)
ул. Космическая, д. 34, корп. 2 (2)
ул. Космонавта Комарова, д.16 (2)
ул. Краснодонцев, д.
Космическая, д. 34, корп. 2 (2)
ул. Космонавта Комарова, д.16 (2)
ул. Краснодонцев, д. 1 (2)
ул. Краснодонцев, д.23 (2)
ул. Краснодонцев, д.9 (2)
ул.
1 (2)
ул. Краснодонцев, д.23 (2)
ул. Краснодонцев, д.9 (2)
ул. Культуры, д.14 (2)
ул. Культуры, д.3 (2)
ул. Львовская, д.3 (2)
ул.
Культуры, д.14 (2)
ул. Культуры, д.3 (2)
ул. Львовская, д.3 (2)
ул. Львовская, д.7 (2)
ул. Маршала Рокоссовского, д.4 (2)
ул. Маршала Рокоссовского, д.8А (2)
ул.
Львовская, д.7 (2)
ул. Маршала Рокоссовского, д.4 (2)
ул. Маршала Рокоссовского, д.8А (2)
ул. 7А (2)
ул. Народная, д.38 (2)
ул. Ногина, д.9 (2)
ул.
7А (2)
ул. Народная, д.38 (2)
ул. Ногина, д.9 (2)
ул. Окская, д. 2 (2)
ул. Переходникова, д. 29 (2)
ул. Переходникова, ст.м. Пролетарская (2)
ул.
Окская, д. 2 (2)
ул. Переходникова, д. 29 (2)
ул. Переходникова, ст.м. Пролетарская (2)
ул. Республиканская, д.25 (2)
ул. Родионова, д. 165 (1)
ул. Родионова, д. 5 (2)
ул.
Республиканская, д.25 (2)
ул. Родионова, д. 165 (1)
ул. Родионова, д. 5 (2)
ул. Родионова, д.189/24 (2)
ул. Родионова, д.195 (2)
ул. Романтиков, д. 5 (2)
ул.
Родионова, д.189/24 (2)
ул. Родионова, д.195 (2)
ул. Романтиков, д. 5 (2)
ул. Светлоярская, д.24 (2)
ул. Светлоярская, д.32 (2)
ул. Семашко, д.33/58 (2)
ул.
Светлоярская, д.24 (2)
ул. Светлоярская, д.32 (2)
ул. Семашко, д.33/58 (2)
ул. Сергея Акимова, д.34 (2)
ул. Сергея Есенина, д. 32 (2)
ул. Снежная, д. 25А (2)
ул.
Сергея Акимова, д.34 (2)
ул. Сергея Есенина, д. 32 (2)
ул. Снежная, д. 25А (2)
ул. Телеграфная, д.3 (2)
ул. Тонкинская, д.7А (2)
ул. Фруктовая, д.5 (2)
ул.
Телеграфная, д.3 (2)
ул. Тонкинская, д.7А (2)
ул. Фруктовая, д.5 (2)
ул. Чаадаева, д.28 (2)
ул. Школьная, д.34 (2)
ул. Щербинки I, д.11 (2)
ул.
Чаадаева, д.28 (2)
ул. Школьная, д.34 (2)
ул. Щербинки I, д.11 (2)
ул. Южное шоссе, д.16 (2)
ул. Южное шоссе, д.44 (2)
ул. Южное шоссе, д.28, к.1 (2)
ул.
Южное шоссе, д.16 (2)
ул. Южное шоссе, д.44 (2)
ул. Южное шоссе, д.28, к.1 (2)
ул. Ярошенко, д.1 (2)
ул.Коминтерна, д. 168 (2)
ш. Казанское, д.5 (2)
ш.
Ярошенко, д.1 (2)
ул.Коминтерна, д. 168 (2)
ш. Казанское, д.5 (2)
ш. Московское, д. 9 (2)
ш. Московское, д.179 (2)
ш. Южное, д. 21в (с ул.Старых производственников) (2)
шоссе Казанское, д.
Московское, д. 9 (2)
ш. Московское, д.179 (2)
ш. Южное, д. 21в (с ул.Старых производственников) (2)
шоссе Казанское, д. 10, корп. 3 (2)
10, корп. 3 (2) com Доставка лекарств по низким ценам Киев, Цены Liki24.com, (068) 686-49-58
com Доставка лекарств по низким ценам Киев, Цены Liki24.com, (068) 686-49-58  №20 Unique (Индия)
№20 Unique (Индия) паст.№20 Апельс Unique
паст.№20 Апельс Unique Изготовленные из 35% чистого меда и охлаждающей нотки ментола, они естественным и восхитительным образом успокаивают ваше горло.
Изготовленные из 35% чистого меда и охлаждающей нотки ментола, они естественным и восхитительным образом успокаивают ваше горло. Как мы это видим, чем больше меда вы получите, тем слаще вы будете. .
Как мы это видим, чем больше меда вы получите, тем слаще вы будете. .
 Исследование 2000 года, проведенное Американской академией отоларингологии и создателями тайленола, показало, что примерно половина из нас ждут несколько дней, обычно до тех пор, пока мы не сможем глотать без усилий, прежде чем принимать лекарства.
Исследование 2000 года, проведенное Американской академией отоларингологии и создателями тайленола, показало, что примерно половина из нас ждут несколько дней, обычно до тех пор, пока мы не сможем глотать без усилий, прежде чем принимать лекарства. Сильная болезненность в горле, затрудненное дыхание, лихорадка более 101 градуса, красная сыпь и боль в суставах — все это симптомы, которые требуют обращения к врачу.
Сильная болезненность в горле, затрудненное дыхание, лихорадка более 101 градуса, красная сыпь и боль в суставах — все это симптомы, которые требуют обращения к врачу.
 Оценил несколько 4 баллов за вкус. Участники назвали его приятным, терпким и мягким. Комментарии включали «вкуснейший, не лечебный», «как лимонный леденец» и «мягкий».
Оценил несколько 4 баллов за вкус. Участники назвали его приятным, терпким и мягким. Комментарии включали «вкуснейший, не лечебный», «как лимонный леденец» и «мягкий».
 Комментарии включали «почти нейтральный», «не лимонный» и «не приму это; я бы скорее пострадал. »
Комментарии включали «почти нейтральный», «не лимонный» и «не приму это; я бы скорее пострадал. » «
« По большинству оценок вкусовые качества были равны 1, однако один участник дискуссии заявил, что «он очень нравится».»
По большинству оценок вкусовые качества были равны 1, однако один участник дискуссии заявил, что «он очень нравится».» адрес
адрес Некоторые люди теперь смотрят на «естественные» лекарства, такие как серебро, и думают: По крайней мере, мне это не повредит .
Некоторые люди теперь смотрят на «естественные» лекарства, такие как серебро, и думают: По крайней мере, мне это не повредит . Она прикрепила батарею к серебру и держала провод под водой, пока вода не стала желтой. По словам Райана, в результате этого процесса частицы серебра попадают в воду. Затем Алисс выпила воду, удерживая ее во рту в течение нескольких минут и проливая ее под язык.
Она прикрепила батарею к серебру и держала провод под водой, пока вода не стала желтой. По словам Райана, в результате этого процесса частицы серебра попадают в воду. Затем Алисс выпила воду, удерживая ее во рту в течение нескольких минут и проливая ее под язык. 48-летний татуировщик и пилот вертолета из Девона, Райан обрушил на меня поток серебряной славы во время нашего телефонного разговора. «На самом деле он не убивает вирус», — объяснил он, как быстро стреляющий Оззи Осборн. «Он буквально останавливает, мешает бактериям или вирусу выполнять свою работу, которая вызывает инфекцию грудной клетки, которая приводит к пневмонии».
48-летний татуировщик и пилот вертолета из Девона, Райан обрушил на меня поток серебряной славы во время нашего телефонного разговора. «На самом деле он не убивает вирус», — объяснил он, как быстро стреляющий Оззи Осборн. «Он буквально останавливает, мешает бактериям или вирусу выполнять свою работу, которая вызывает инфекцию грудной клетки, которая приводит к пневмонии». Вот краткая информация о том, что безопасно, но всегда говорите со своим врачом, прежде чем принимать какие-либо новые лекарства или естественные средства.
Вот краткая информация о том, что безопасно, но всегда говорите со своим врачом, прежде чем принимать какие-либо новые лекарства или естественные средства. Многие женщины также находят облегчение, управляя своими симптомами с помощью лекарств, отпускаемых без рецепта.
Многие женщины также находят облегчение, управляя своими симптомами с помощью лекарств, отпускаемых без рецепта. За рекомендациями по любому конкретному лекарству обратитесь к своему врачу или фармацевту.
За рекомендациями по любому конкретному лекарству обратитесь к своему врачу или фармацевту. Можно ли принимать сиропы от кашля во время кормления грудью?
Можно ли принимать сиропы от кашля во время кормления грудью?  стоит взять.
стоит взять. Это означает, что содержимое добавки может отличаться от партии к партии или не соответствовать тому, что указано на этикетке. В редких случаях неправильно составленные версии причиняли людям вред.
Это означает, что содержимое добавки может отличаться от партии к партии или не соответствовать тому, что указано на этикетке. В редких случаях неправильно составленные версии причиняли людям вред. Просто убедитесь, что препарат не содержит других трав и добавок, которые не рекомендуются. И «его эффективность никогда не доказывалась», — отмечает Ламонд. «Но это безопасно».
Просто убедитесь, что препарат не содержит других трав и добавок, которые не рекомендуются. И «его эффективность никогда не доказывалась», — отмечает Ламонд. «Но это безопасно».
 «Но нет никаких доказательств его безопасности или влияния на количество молока».
«Но нет никаких доказательств его безопасности или влияния на количество молока».









 Согревание при гнойной ангине считается одним из полезных и эффективных методов лечения, с помощью которого удается устранить болевые ощущения в области горла.
Согревание при гнойной ангине считается одним из полезных и эффективных методов лечения, с помощью которого удается устранить болевые ощущения в области горла.
 В большинстве случаев это стрептококковая инфекция. Гной сильно осложняет течение заболевания, так что самостоятельно вылечиться без помощи врачей не получится. Обычно пациента лечат амбулаторно, но в тяжелых случаях требуется госпитализация. Существует множество методик, которые помогут сделать лечение в домашних условиях более эффективным.
В большинстве случаев это стрептококковая инфекция. Гной сильно осложняет течение заболевания, так что самостоятельно вылечиться без помощи врачей не получится. Обычно пациента лечат амбулаторно, но в тяжелых случаях требуется госпитализация. Существует множество методик, которые помогут сделать лечение в домашних условиях более эффективным. Инфекция у взрослого или ребенка может переходить и на других людей, так что человека рекомендуется изолировать от остальных. Обязательно нужно часто делать влажную уборку и всегда проветривать комнату.
Инфекция у взрослого или ребенка может переходить и на других людей, так что человека рекомендуется изолировать от остальных. Обязательно нужно часто делать влажную уборку и всегда проветривать комнату. Компрессы ускоряют циркуляцию крови в области груди и шеи. Они имеют согревающий эффект. Но при гнойной ангине применять их разрешается только в том случае, если температура тела держится на нормальном уровне. При этом нужно избегать зоны, где располагается щитовидная железа. Как правило, компресс ставят больным детям в вечернее время, перед сном. А вот взрослым его можно делать в любое время, когда есть свободные 2–3 часа.
Компрессы ускоряют циркуляцию крови в области груди и шеи. Они имеют согревающий эффект. Но при гнойной ангине применять их разрешается только в том случае, если температура тела держится на нормальном уровне. При этом нужно избегать зоны, где располагается щитовидная железа. Как правило, компресс ставят больным детям в вечернее время, перед сном. А вот взрослым его можно делать в любое время, когда есть свободные 2–3 часа. Лечение гнойной ангины в домашних условиях предполагает проведение ингаляций. Пары имеют мягкое воздействие на слизистые прослойки. При этом уменьшается отек и болезненные ощущения. Постепенно пленка вокруг гланд разрыхляется, так что ее легче смыть при полоскании. Ингаляционные процедуры обычно проводятся с применением Хлорофилипта и Хлоргексидина. Кроме того, используются отвары на основе календулы, ромашки, душицы, шалфея.
Лечение гнойной ангины в домашних условиях предполагает проведение ингаляций. Пары имеют мягкое воздействие на слизистые прослойки. При этом уменьшается отек и болезненные ощущения. Постепенно пленка вокруг гланд разрыхляется, так что ее легче смыть при полоскании. Ингаляционные процедуры обычно проводятся с применением Хлорофилипта и Хлоргексидина. Кроме того, используются отвары на основе календулы, ромашки, душицы, шалфея. При ангине лекарство используется местно. Упаковка имеет удобный распылитель, который позволяет орошать миндалины и всю ротовую полость. Обычно процедуру нужно повторять 3–5 раз в сутки. После процедуры нельзя пить и кушать.
При ангине лекарство используется местно. Упаковка имеет удобный распылитель, который позволяет орошать миндалины и всю ротовую полость. Обычно процедуру нужно повторять 3–5 раз в сутки. После процедуры нельзя пить и кушать. Не стоит самостоятельно планировать, как быстро вылечить гнойную ангину. Это не обычная простуда, которая самостоятельно пройдет, а осложненное гноем воспаление миндалин, так что без помощи доктора не обойтись. В первую очередь нужно обратиться в больницу. Обычно лечение проходит в домашних условиях, так что дополнительно к различным медикаментам и процедурам, которые назначит доктор, можно применять некоторые методики, которые ускоряют процесс выздоровления. К примеру, очень полезны ингаляции, полоскания и прочее. Можно использовать рецепты народной медицины в качестве дополнения.
Не стоит самостоятельно планировать, как быстро вылечить гнойную ангину. Это не обычная простуда, которая самостоятельно пройдет, а осложненное гноем воспаление миндалин, так что без помощи доктора не обойтись. В первую очередь нужно обратиться в больницу. Обычно лечение проходит в домашних условиях, так что дополнительно к различным медикаментам и процедурам, которые назначит доктор, можно применять некоторые методики, которые ускоряют процесс выздоровления. К примеру, очень полезны ингаляции, полоскания и прочее. Можно использовать рецепты народной медицины в качестве дополнения. Для назначения терапии гнойной ангины следует обратиться к врачу
Для назначения терапии гнойной ангины следует обратиться к врачу В большинстве случаев к развитию гнойной ангины приводят бактерии, а именно – пиогенный стрептококк
В большинстве случаев к развитию гнойной ангины приводят бактерии, а именно – пиогенный стрептококк Возбудитель болезни обычно передается воздушно-капельным путем
Возбудитель болезни обычно передается воздушно-капельным путем К основным симптомам гнойной ангины относится острое начало болезни и выраженная боль в горле
К основным симптомам гнойной ангины относится острое начало болезни и выраженная боль в горле Гнойная ангина характеризуется гнойным налетом на небных миндалинах и яркой гиперемией окружающих тканей
Гнойная ангина характеризуется гнойным налетом на небных миндалинах и яркой гиперемией окружающих тканей Для выявления пиогенного стрептококка проводится экспресс-анализ
Для выявления пиогенного стрептококка проводится экспресс-анализ Амоксиклав относится к числу препаратов выбора для лечения ангины
Амоксиклав относится к числу препаратов выбора для лечения ангины При гнойной форме тонзиллита часто назначается Сумамед
При гнойной форме тонзиллита часто назначается Сумамед Антибиотикотерапия должна проводиться в сочетании с местным лечением, например с применением спрея Тантум Верде
Антибиотикотерапия должна проводиться в сочетании с местным лечением, например с применением спрея Тантум Верде




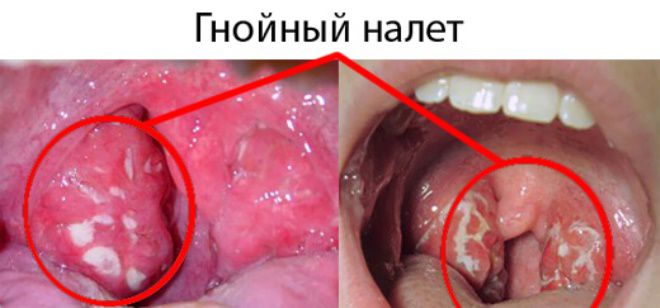



 Потом оказалось, что среди беременных с ринитом не так много больных астмой или аллергическим насморком.
Потом оказалось, что среди беременных с ринитом не так много больных астмой или аллергическим насморком.
 Каждый раз лучше консультироваться с лечащим врачом.
Каждый раз лучше консультироваться с лечащим врачом. При этом неприятное явление может возникать как с первого же дня после зачатия, так и через несколько месяцев вынашивания. Согласно медицинской статистике, от такого нарушения страдает каждая третья женщина в период беременности. В большинстве случаев после родов ринит проходит, и то, что было аллергеном, опять начинает нормально переноситься организмом. Если развился аллергический ринит во время беременности, лечение должно проводиться обязательно.
При этом неприятное явление может возникать как с первого же дня после зачатия, так и через несколько месяцев вынашивания. Согласно медицинской статистике, от такого нарушения страдает каждая третья женщина в период беременности. В большинстве случаев после родов ринит проходит, и то, что было аллергеном, опять начинает нормально переноситься организмом. Если развился аллергический ринит во время беременности, лечение должно проводиться обязательно.
 Это в значительной степени помогает в лечении заболевания, так как упрощает процесс определения аллергена, воздействие которого следует по возможности максимально снизить.
Это в значительной степени помогает в лечении заболевания, так как упрощает процесс определения аллергена, воздействие которого следует по возможности максимально снизить.
 Из-за этого негативная реакция организма возникает и при пользовании пуховыми подушками и одеялами, в которых для жизни пылевых клещей идеальные условия;
Из-за этого негативная реакция организма возникает и при пользовании пуховыми подушками и одеялами, в которых для жизни пылевых клещей идеальные условия;



 Сама болезнь давно прошла, но нос, несмотря на постоянные промывания «Аквалором», дышать так и не хотел. «Во время беременности такое бывает», – говорила лечащий врач. Радикальных мер применять в этот период было нельзя. Поэтому приходилось спасаться безобидными средствами, в том числе – народными и, конечно, искать информацию о том, почему так происходит.
Сама болезнь давно прошла, но нос, несмотря на постоянные промывания «Аквалором», дышать так и не хотел. «Во время беременности такое бывает», – говорила лечащий врач. Радикальных мер применять в этот период было нельзя. Поэтому приходилось спасаться безобидными средствами, в том числе – народными и, конечно, искать информацию о том, почему так происходит. Она может быть слабо выраженной (слегка закладывает нос по утрам) или доставлять ощутимые неудобства, когда невозможно выйти из дома без сосудосуживающих капель.
Она может быть слабо выраженной (слегка закладывает нос по утрам) или доставлять ощутимые неудобства, когда невозможно выйти из дома без сосудосуживающих капель. Применять его во время беременности следует только при крайней необходимости. Немного облегчить дыхание поможет самомассаж крыльев носа и переносицы. Массаж делается достаточно интенсивными круговыми движениями в течение нескольких минут, до наступления облегчения. Выполнять эти простые действия можно сколько угодно раз в день.
Применять его во время беременности следует только при крайней необходимости. Немного облегчить дыхание поможет самомассаж крыльев носа и переносицы. Массаж делается достаточно интенсивными круговыми движениями в течение нескольких минут, до наступления облегчения. Выполнять эти простые действия можно сколько угодно раз в день. Но лучше всего вдыхать целебные пары вечером, перед сном. Горячие ингаляции недопустимы при повышенной температуре тела.
Но лучше всего вдыхать целебные пары вечером, перед сном. Горячие ингаляции недопустимы при повышенной температуре тела.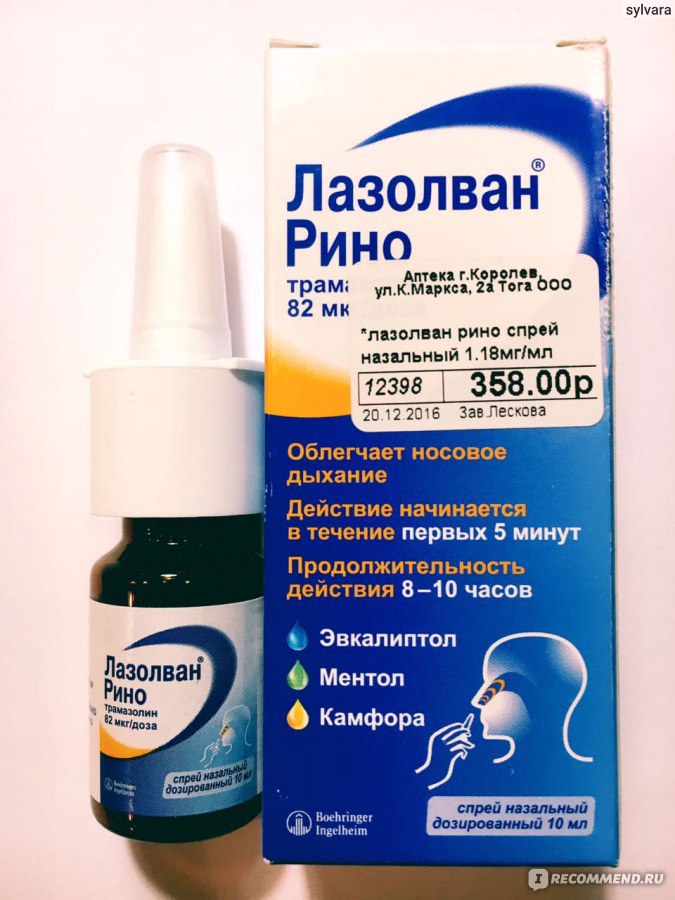
 У некоторых беременных могут возникать головные боли. Некоторые исследования говорят о том, что ринит при беременности имеет гормональный характер. Ведь организм беременной активно вырабатывает эстроген. Этот гормон влияет на увеличение слизи и провоцирует опухание тканей в носу, что я Процедуры, которые могут облегчить заложенность носа при беременности является причиной заложенности носа при беременности.
У некоторых беременных могут возникать головные боли. Некоторые исследования говорят о том, что ринит при беременности имеет гормональный характер. Ведь организм беременной активно вырабатывает эстроген. Этот гормон влияет на увеличение слизи и провоцирует опухание тканей в носу, что я Процедуры, которые могут облегчить заложенность носа при беременности является причиной заложенности носа при беременности. И это установил врач на консультации. То снять отечность носа, неприятные симптомы, так называемого ринита при беременности, могут простые правила и средства народной медицины. Ведь медикаментозное лечение здесь противопоказано, и его нужно проводить только с разрешения и под наблюдением врача.
И это установил врач на консультации. То снять отечность носа, неприятные симптомы, так называемого ринита при беременности, могут простые правила и средства народной медицины. Ведь медикаментозное лечение здесь противопоказано, и его нужно проводить только с разрешения и под наблюдением врача. И облегчить симптомы заложенности носа при беременности.
И облегчить симптомы заложенности носа при беременности. Хрен в целом повышает иммунитет и борется с бактериями.
Хрен в целом повышает иммунитет и борется с бактериями. Помимо насморка и заложенности, беспокоят болевые ощущения в горле, присоединяется кашель, повышается температура тела.
Помимо насморка и заложенности, беспокоят болевые ощущения в горле, присоединяется кашель, повышается температура тела.
 В составе растительные и минеральные компоненты. Их назначают при любых формах ринита. Улучшение состояния наступает на четвертые сутки. Восстанавливается дыхание, устраняется отек и воспаление, проходят зудящие ощущения и чувство сухости.
В составе растительные и минеральные компоненты. Их назначают при любых формах ринита. Улучшение состояния наступает на четвертые сутки. Восстанавливается дыхание, устраняется отек и воспаление, проходят зудящие ощущения и чувство сухости. Он обладает антибактериальным и сосудосуживающим свойством.
Он обладает антибактериальным и сосудосуживающим свойством. Подобными растворами можно промывать нос, делать ингаляции или просто орошать полость.
Подобными растворами можно промывать нос, делать ингаляции или просто орошать полость. д.).
д.). По этой причине беременные часто страдают от отеков, в частности – носоглотки.
По этой причине беременные часто страдают от отеков, в частности – носоглотки. По мнению исследователей данной проблемы, ринит беременных следует заподозрить при наличии следующих симптомов:
По мнению исследователей данной проблемы, ринит беременных следует заподозрить при наличии следующих симптомов:
 Например, достаточно безопасными и разрешенными для беременных являются Авамис, Альдецин. В то же время гормональные капли существенно снижают местный иммунитет, в результате чего будущая мама становится более восприимчивой к различным вирусам, бактериям и грибкам. Именно поэтому использовать такие назальные капли можно только под контролем врача.
Например, достаточно безопасными и разрешенными для беременных являются Авамис, Альдецин. В то же время гормональные капли существенно снижают местный иммунитет, в результате чего будущая мама становится более восприимчивой к различным вирусам, бактериям и грибкам. Именно поэтому использовать такие назальные капли можно только под контролем врача.
 Ниже будут приведены основные причины заложенности носа при беременности.
Ниже будут приведены основные причины заложенности носа при беременности.
 Гормональный насморк на поздних сроках проходит самостоятельно спустя 1-2 недели после рождения малыша.
Гормональный насморк на поздних сроках проходит самостоятельно спустя 1-2 недели после рождения малыша. Частота промываний составляет 3-4 раза в день.
Частота промываний составляет 3-4 раза в день. Сроки применения таких средств не должны превышать 2-3 дня. В противном случае может развиться привыкание и ряд других серьезных последствий. Наиболее безопасным средством принято считать Назол Бэби, используемый для лечения заложенности носа у беременных женщин и детей различного возраста. Подробнее о применении назальных капель при беременности →
Сроки применения таких средств не должны превышать 2-3 дня. В противном случае может развиться привыкание и ряд других серьезных последствий. Наиболее безопасным средством принято считать Назол Бэби, используемый для лечения заложенности носа у беременных женщин и детей различного возраста. Подробнее о применении назальных капель при беременности → Для усиления эффекта в отвар можно добавлять 1-2 капли эфирного масла эвкалипта. Подробнее об этом методе →
Для усиления эффекта в отвар можно добавлять 1-2 капли эфирного масла эвкалипта. Подробнее об этом методе → Такое средство оказывает противовоспалительный и питательный эффект.
Такое средство оказывает противовоспалительный и питательный эффект.

 А во время беременности женщина и плод страдают в такой ситуации, так как нуждаются в повышенном количестве кислорода.
А во время беременности женщина и плод страдают в такой ситуации, так как нуждаются в повышенном количестве кислорода.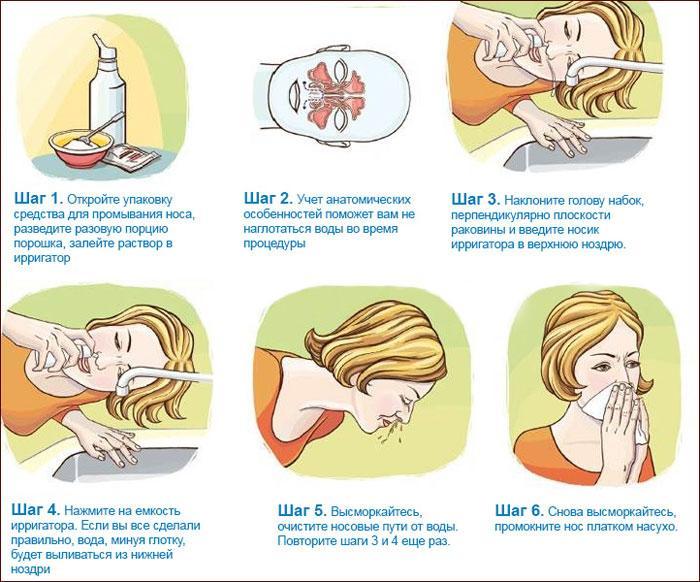
 Он может возникать незадолго до родов, вызывая серьезных дискомфорт у женщины. Но лечить его не нужно, так как через одну или две недели после родов от заложенности носа не останется и следа. Нужно просто переждать.
Он может возникать незадолго до родов, вызывая серьезных дискомфорт у женщины. Но лечить его не нужно, так как через одну или две недели после родов от заложенности носа не останется и следа. Нужно просто переждать.


 Аналогичным образом можно использовать обычную крупную поваренную соль. Ее нужно разогреть на сковороде, пересыпать в полотняные мешочки и приложить к переносице с обеих сторон.
Аналогичным образом можно использовать обычную крупную поваренную соль. Ее нужно разогреть на сковороде, пересыпать в полотняные мешочки и приложить к переносице с обеих сторон.

 Давайте отметим наиболее распространенные жалобы беременных и посмотрим, чем вызваны те или иные явления.
Давайте отметим наиболее распространенные жалобы беременных и посмотрим, чем вызваны те или иные явления. Происходит это в результате отека слизистых оболочек носа и носовых ходов. При этом из носовых пазух не вытекает секрет, а застаивается и становится отличной средой для развития и размножения болезнетворных бактерий. Если, кроме заложенности, вы ощущаете «наполненность» носовых пазух, то следуйте таким советам:
Происходит это в результате отека слизистых оболочек носа и носовых ходов. При этом из носовых пазух не вытекает секрет, а застаивается и становится отличной средой для развития и размножения болезнетворных бактерий. Если, кроме заложенности, вы ощущаете «наполненность» носовых пазух, то следуйте таким советам: Заложенность носа – также распространенный патологический симптом. Будущей маме намного сложнее противостоять указанным проблемам, так как практически все эффективные средства запрещены из-за способности проникать через плаценту.
Заложенность носа – также распространенный патологический симптом. Будущей маме намного сложнее противостоять указанным проблемам, так как практически все эффективные средства запрещены из-за способности проникать через плаценту.
 Гормональный насморк характерен для второго триместра, не прекращается он вплоть до родов. При этом заложенность не сопровождается выделениями слизи, женщина жалуется только на зуд и сухость в носу. Данное нарушение не нужно лечить, после рождения ребенка оно проходит само.
Гормональный насморк характерен для второго триместра, не прекращается он вплоть до родов. При этом заложенность не сопровождается выделениями слизи, женщина жалуется только на зуд и сухость в носу. Данное нарушение не нужно лечить, после рождения ребенка оно проходит само.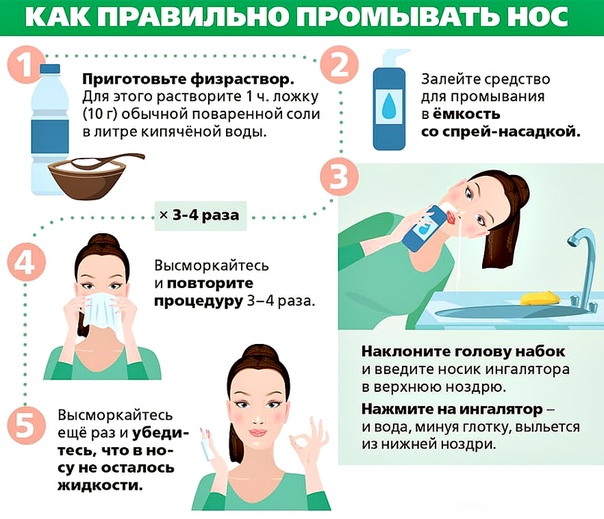

 Предпочтение отдают каплям последних поколений – Лоратадин.
Предпочтение отдают каплям последних поколений – Лоратадин. Но это следует предварительно обсудить с врачом. Он который пояснит, что можно беременным от насморка.
Но это следует предварительно обсудить с врачом. Он который пояснит, что можно беременным от насморка.
 Заварить чайную ложку чай, выпарить отвар 15 минут на открытом огне, процедить, добавить чайную ложку пищевой соды без верха, хорошо смешать. Закапывать средство в нос нужно 4 раза в день по 2 капли в каждую ноздрю. Срок лечения – неделя.
Заварить чайную ложку чай, выпарить отвар 15 минут на открытом огне, процедить, добавить чайную ложку пищевой соды без верха, хорошо смешать. Закапывать средство в нос нужно 4 раза в день по 2 капли в каждую ноздрю. Срок лечения – неделя.

 Везде есть большое количество людей, что и может спровоцировать простуду. Ведь она передается воздушно-капельным путем.
Везде есть большое количество людей, что и может спровоцировать простуду. Ведь она передается воздушно-капельным путем. Поэтому лечиться нужно сразу.
Поэтому лечиться нужно сразу.
 Врач назначит медикаментозное лечение, чтобы сбить лихорадку.
Врач назначит медикаментозное лечение, чтобы сбить лихорадку. Избегать физических нагрузок, больше находиться в состоянии покоя. При простуде на 38 неделе беременности нужно употреблять много жидкости. Если нет аппетита, заставлять себя есть не нужно. В это время организм борется с вирусами, лишняя нагрузка на желудок не нужна.
Избегать физических нагрузок, больше находиться в состоянии покоя. При простуде на 38 неделе беременности нужно употреблять много жидкости. Если нет аппетита, заставлять себя есть не нужно. В это время организм борется с вирусами, лишняя нагрузка на желудок не нужна. Только врач может оценить состояние больной женщины и порекомендовать медикаменты, чтобы избежать рисков негативных последствий.
Только врач может оценить состояние больной женщины и порекомендовать медикаменты, чтобы избежать рисков негативных последствий.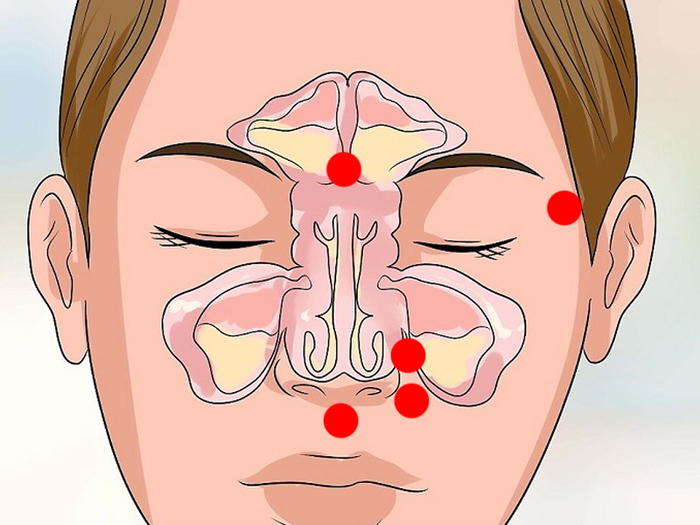 Теми же травами и содой с солью.
Теми же травами и содой с солью. После обрабатывания простуды нужно мыть руки и часто не трогать ранки.
После обрабатывания простуды нужно мыть руки и часто не трогать ранки. Это опасно для жизни будущей мамы и малыша.
Это опасно для жизни будущей мамы и малыша. Хотя это достаточно распространенное явление, которое может сопровождать женщину чуть ли не каждый месяц прекрасного девятимесячного периода.
Хотя это достаточно распространенное явление, которое может сопровождать женщину чуть ли не каждый месяц прекрасного девятимесячного периода.
 Тем более если насморк и заложенный нос носят вирусный характер.
Тем более если насморк и заложенный нос носят вирусный характер.
 В свою очередь, его лечить особо не требуется, как правило, спустя неделю после родов он проходит сам. Однако при испытуемом от него дискомфорте будущая мама также может ежедневно промывать нос и его пазухи солевым раствором.
В свою очередь, его лечить особо не требуется, как правило, спустя неделю после родов он проходит сам. Однако при испытуемом от него дискомфорте будущая мама также может ежедневно промывать нос и его пазухи солевым раствором. Массаж можно делать 3-4 раза в день. Устранить дискомфорт от затруднительного дыхания при насморке ночью поможет высокое положение подушки.
Массаж можно делать 3-4 раза в день. Устранить дискомфорт от затруднительного дыхания при насморке ночью поможет высокое положение подушки. Насморк в третьем триместре беременности — часто встречающийся симптом, которых может возникать по множеству различных причин.
Насморк в третьем триместре беременности — часто встречающийся симптом, которых может возникать по множеству различных причин. Наиболее опасный вид насморка, сопровождающий простуду, трахеит или бронхит. При нем у женщины отмечается повышение температуры тела, головная боль, кашель. Пагубное влияние на организм малыша оказывает не только сам насморк, но и инфекционные агенты, вызвавшие заболевание. Именно поэтому при первых признаках ОРВИ при беременности не стоит откладывать визит к врачу.
Наиболее опасный вид насморка, сопровождающий простуду, трахеит или бронхит. При нем у женщины отмечается повышение температуры тела, головная боль, кашель. Пагубное влияние на организм малыша оказывает не только сам насморк, но и инфекционные агенты, вызвавшие заболевание. Именно поэтому при первых признаках ОРВИ при беременности не стоит откладывать визит к врачу. Подобрать его сможет только врач после тщательного осмотра и исследования. Именно поэтому при появлении первых симптомов ринита важно не откладывать визит к доктору и не заниматься самолечением.
Подобрать его сможет только врач после тщательного осмотра и исследования. Именно поэтому при появлении первых симптомов ринита важно не откладывать визит к доктору и не заниматься самолечением.
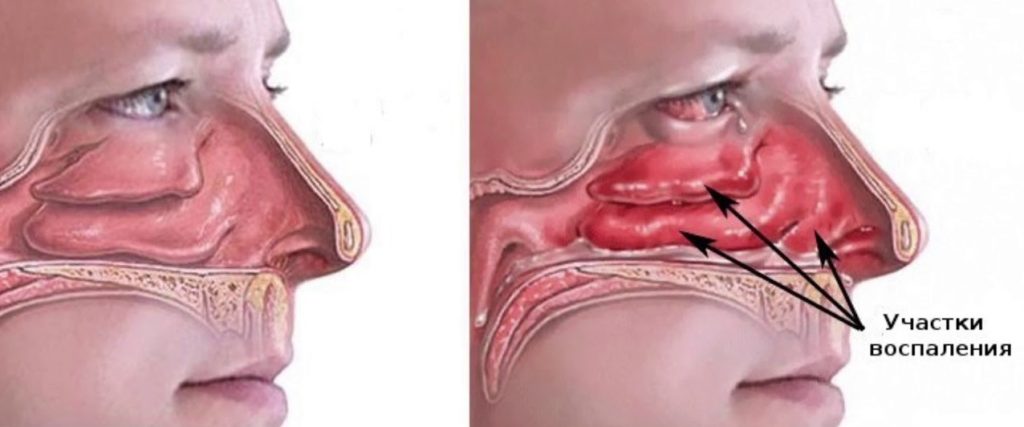 Применять их можно даже на 36 неделе беременности и более поздних сроках. льной чувствительности к компонентам лекарства.
Применять их можно даже на 36 неделе беременности и более поздних сроках. льной чувствительности к компонентам лекарства.

 Насморк на 37 неделе беременности помогут вылечить капли в нос на основе эфирных масел, такие как Пиносол. Они увлажняют слизистую оболочку, обладают антисептическим и заживляющим действием.
Насморк на 37 неделе беременности помогут вылечить капли в нос на основе эфирных масел, такие как Пиносол. Они увлажняют слизистую оболочку, обладают антисептическим и заживляющим действием. Чаще всего рекомендуют делать по 2 впрыскивания в каждый носовой ход в сутки. Продолжительность лечения врач определяет индвидуально в каждом случае.
Чаще всего рекомендуют делать по 2 впрыскивания в каждый носовой ход в сутки. Продолжительность лечения врач определяет индвидуально в каждом случае. Если нос закладывает при ОРВИ, вылечить ринит поможет обильное теплое питье. Необходимо употреблять не менее 30 мл жидкости на 1 кг массы тела. Пить можно травяные чаи, морсы, компоты, чай с малиновым вареньем, который особенно хорошо зарекомендовал себя при простуде.
Если нос закладывает при ОРВИ, вылечить ринит поможет обильное теплое питье. Необходимо употреблять не менее 30 мл жидкости на 1 кг массы тела. Пить можно травяные чаи, морсы, компоты, чай с малиновым вареньем, который особенно хорошо зарекомендовал себя при простуде. Помимо дискомфорта, воспаление слизистой оболочки полости носа может привести также к снижению слуха, появлению заложенности, «хлюпанью» или «щелканью» в ушах.
Помимо дискомфорта, воспаление слизистой оболочки полости носа может привести также к снижению слуха, появлению заложенности, «хлюпанью» или «щелканью» в ушах.

 Это также называется утренним недомоганием, потому что симптомы обычно наиболее выражены утром, однако тошнота и / или рвота могут возникать в любое время дня.У некоторых женщин тошнота и рвота могут возникать на протяжении всей беременности, а не только в первом триместре. Утреннее недомогание может быть связано с изменением уровня гормонов во время беременности.
Это также называется утренним недомоганием, потому что симптомы обычно наиболее выражены утром, однако тошнота и / или рвота могут возникать в любое время дня.У некоторых женщин тошнота и рвота могут возникать на протяжении всей беременности, а не только в первом триместре. Утреннее недомогание может быть связано с изменением уровня гормонов во время беременности. Женщинам с этим заболеванием может потребоваться госпитализация, чтобы они могли получать внутривенные жидкости и питание, чтобы обеспечивать себя и своего развивающегося ребенка питанием. Позвоните своему врачу, если вы испытываете постоянную или сильную тошноту и рвоту.
Женщинам с этим заболеванием может потребоваться госпитализация, чтобы они могли получать внутривенные жидкости и питание, чтобы обеспечивать себя и своего развивающегося ребенка питанием. Позвоните своему врачу, если вы испытываете постоянную или сильную тошноту и рвоту. Избегание запоров и натуживания может помочь предотвратить геморрой. Всегда проконсультируйтесь со своим врачом, прежде чем принимать какие-либо лекарства для лечения геморроя.
Избегание запоров и натуживания может помочь предотвратить геморрой. Всегда проконсультируйтесь со своим врачом, прежде чем принимать какие-либо лекарства для лечения геморроя. Беременная женщина должна продолжать заботиться о зубах и деснах и регулярно посещать стоматолога. Этот симптом обычно исчезает после беременности.
Беременная женщина должна продолжать заботиться о зубах и деснах и регулярно посещать стоматолога. Этот симптом обычно исчезает после беременности. Это часто называют маской беременности , хлоазмой или , и она часто исчезает вскоре после родов. Использование солнцезащитного крема на улице может уменьшить возникающее затемнение.
Это часто называют маской беременности , хлоазмой или , и она часто исчезает вскоре после родов. Использование солнцезащитного крема на улице может уменьшить возникающее затемнение.
 Тазовые суставы, которые начинают расшатываться при подготовке к родам, также способствуют растяжению спины.Правильная осанка и правильные техники подъема на протяжении всей беременности могут помочь снизить напряжение спины.
Тазовые суставы, которые начинают расшатываться при подготовке к родам, также способствуют растяжению спины.Правильная осанка и правильные техники подъема на протяжении всей беременности могут помочь снизить напряжение спины. Всегда консультируйтесь со своим врачом, прежде чем принимать какие-либо лекарства от головной боли. Если у вас сильная головная боль или головная боль, которая не проходит, позвоните своему врачу. Это может быть признаком преэклампсии.
Всегда консультируйтесь со своим врачом, прежде чем принимать какие-либо лекарства от головной боли. Если у вас сильная головная боль или головная боль, которая не проходит, позвоните своему врачу. Это может быть признаком преэклампсии.
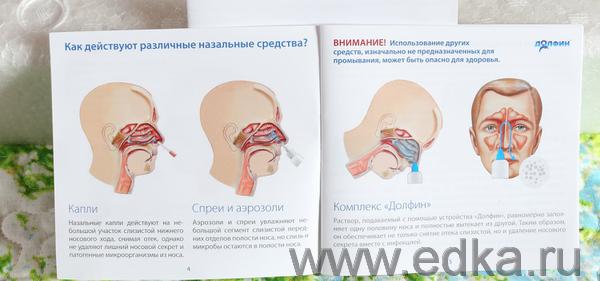 Хотя симптомы, вероятно, вернутся вскоре после того, как вы удалите источник тепла, временное облегчение может помочь вам расслабиться.Вы также должны попробовать использовать увлажнитель или испаритель, чтобы увеличить влажность воздуха. Поскольку источник проблемы является физиологическим и не связан с болезнью, удаление аллергенов не решит ее. Однако это может облегчить дыхание через суженные дыхательные пути.
Хотя симптомы, вероятно, вернутся вскоре после того, как вы удалите источник тепла, временное облегчение может помочь вам расслабиться.Вы также должны попробовать использовать увлажнитель или испаритель, чтобы увеличить влажность воздуха. Поскольку источник проблемы является физиологическим и не связан с болезнью, удаление аллергенов не решит ее. Однако это может облегчить дыхание через суженные дыхательные пути.








 Также назначаются капли в качестве профилактического средства против бленнореи у новорожденных детей. Капли Альбуцид в нос и глаза противопоказаны при непереносимости сульфаниламидов. Иногда применение лекарства может вызвать такие побочные действия, как покраснение, зуд, отек и жжение глаз или кожных покровов, в таких случаях стоит отказаться от его применения.
Также назначаются капли в качестве профилактического средства против бленнореи у новорожденных детей. Капли Альбуцид в нос и глаза противопоказаны при непереносимости сульфаниламидов. Иногда применение лекарства может вызвать такие побочные действия, как покраснение, зуд, отек и жжение глаз или кожных покровов, в таких случаях стоит отказаться от его применения. Бактериальный насморк можно распознать по таким признакам:
Бактериальный насморк можно распознать по таким признакам: Можно прочитать отзывы о вреде препарата, поскольку при длительном применении он оказывает сосудосуживающее действие. Однако специалисты опровергают это утверждение, поскольку давно доказано, что средство является абсолютно недействующим на сосуды.
Можно прочитать отзывы о вреде препарата, поскольку при длительном применении он оказывает сосудосуживающее действие. Однако специалисты опровергают это утверждение, поскольку давно доказано, что средство является абсолютно недействующим на сосуды. Альбуцид раздражает слизистую оболочку, но, в то же время он ее подсушивает и уменьшает количество вырабатываемой слизи. Решив провести лечение этим препаратом, главное – соблюдать допустимую дозировку. В каждый носовой ход достаточно капать по 1–2 капли. Если проводится лечение грудничков, перед закапыванием средства предварительно его нужно развести водой 1: 1. Новорожденным деткам лучше обрабатывать носовые ходы ватной палочкой, смоченной в растворе сульфацила натрия.
Альбуцид раздражает слизистую оболочку, но, в то же время он ее подсушивает и уменьшает количество вырабатываемой слизи. Решив провести лечение этим препаратом, главное – соблюдать допустимую дозировку. В каждый носовой ход достаточно капать по 1–2 капли. Если проводится лечение грудничков, перед закапыванием средства предварительно его нужно развести водой 1: 1. Новорожденным деткам лучше обрабатывать носовые ходы ватной палочкой, смоченной в растворе сульфацила натрия. Для этого нажмите на кнопку:
Для этого нажмите на кнопку:


 Это связано с эффективной борьбой средства с воспалительным процессом, а также микробной инфекцией.
Это связано с эффективной борьбой средства с воспалительным процессом, а также микробной инфекцией. Но как я узнала позже, это еще и эффективное средство при насморке. Помимо всего прочего радует его копеечная стоимость. Прошлой зимой я сильно простудилась, и, конечно же, начался насморк. Посмотрела я в свою аптечку, а там только альбуцид. Капала капли в нос три раза в день по две капли в каждую ноздрю, и уже через несколько дней неприятный симптом прошел.
Но как я узнала позже, это еще и эффективное средство при насморке. Помимо всего прочего радует его копеечная стоимость. Прошлой зимой я сильно простудилась, и, конечно же, начался насморк. Посмотрела я в свою аптечку, а там только альбуцид. Капала капли в нос три раза в день по две капли в каждую ноздрю, и уже через несколько дней неприятный симптом прошел.
 Жжение, зуд в области глаз
Жжение, зуд в области глаз
 В зависимости от того, какая анатомическая часть уха поражена различают наружный, средний и внутренний отит. По статистике более 90%, у детей наиболее часто заболевание протекает в виде среднего отита. Это связано с анатомическими особенностями, у детей евстахиева трубка, соединяющая ухо с носоглоткой шире и короче. Уши, горло и нос, все взаимосвязано, что способствует быстрому распространению инфекции. Залогом успешно проведенного лечения при отите, является правильно подобранные врачом детские капли.
В зависимости от того, какая анатомическая часть уха поражена различают наружный, средний и внутренний отит. По статистике более 90%, у детей наиболее часто заболевание протекает в виде среднего отита. Это связано с анатомическими особенностями, у детей евстахиева трубка, соединяющая ухо с носоглоткой шире и короче. Уши, горло и нос, все взаимосвязано, что способствует быстрому распространению инфекции. Залогом успешно проведенного лечения при отите, является правильно подобранные врачом детские капли.
 Оказывает противовоспалительное и обезболивающее действие.
Оказывает противовоспалительное и обезболивающее действие. Оттяните ушную раковину назад и вниз, чтобы выровнять слуховой проход. Это способствует скорейшему доступу препарата в воспаленное ухо
Оттяните ушную раковину назад и вниз, чтобы выровнять слуховой проход. Это способствует скорейшему доступу препарата в воспаленное ухо

 Сморкаться они не умеют, в носике застаивается слизь, поэтому требуется специальный уход. Обычно мы рекомендуем мамам, если они кормят грудью, перед кормлением капать в каждую ноздрю одну-две капли грудного молока. В нем есть и иммуноглобулины, и интерферон, и достаточное количество жира — все это смягчает слизистую оболочку носа.
Сморкаться они не умеют, в носике застаивается слизь, поэтому требуется специальный уход. Обычно мы рекомендуем мамам, если они кормят грудью, перед кормлением капать в каждую ноздрю одну-две капли грудного молока. В нем есть и иммуноглобулины, и интерферон, и достаточное количество жира — все это смягчает слизистую оболочку носа. А в чем причина?
А в чем причина? Причем подчас эта ситуация долго не распознается. Из-за аденоидов у детей нарушается формирование лицевого скелета, изменяется прикус — верхние зубы некрасиво выступают вперед. Часто повторяются бронхиты, пневмонии, нарушается развитие речи, возможно развитие бронхиальной астмы, энуреза и других заболеваний. В этом случае, конечно, аденоиды необходимо оперировать.
Причем подчас эта ситуация долго не распознается. Из-за аденоидов у детей нарушается формирование лицевого скелета, изменяется прикус — верхние зубы некрасиво выступают вперед. Часто повторяются бронхиты, пневмонии, нарушается развитие речи, возможно развитие бронхиальной астмы, энуреза и других заболеваний. В этом случае, конечно, аденоиды необходимо оперировать.
 Развивается дисбактериоз, на фоне которого и формируется грибковое заболевание.
Развивается дисбактериоз, на фоне которого и формируется грибковое заболевание. Промыть так обе ноздри, а затем закапать в носик глазные капли — 20-процентный альбуцид или хайкром — по 1-2 капли в каждую ноздрю.
Промыть так обе ноздри, а затем закапать в носик глазные капли — 20-процентный альбуцид или хайкром — по 1-2 капли в каждую ноздрю. Сделав вдох, на выдохе громко произносить «га-а» или «го-о». 4-5 раз.
Сделав вдох, на выдохе громко произносить «га-а» или «го-о». 4-5 раз. Быстрая ходьба и бег по комнате, руки развести в стороны и махать ими вверх-вниз. Дыхание произвольное. После бега перейти на ходьбу с замедлением.
Быстрая ходьба и бег по комнате, руки развести в стороны и махать ими вверх-вниз. Дыхание произвольное. После бега перейти на ходьбу с замедлением. Иногда родителей даже не извещают о том, что детям будут делать прививку. Хотя по закону должны не только известить, но и получить их письменное разрешение.
Иногда родителей даже не извещают о том, что детям будут делать прививку. Хотя по закону должны не только известить, но и получить их письменное разрешение. Американцы выяснили, что таких детей у них рождается всего 5 в год. Значит, у нас — 2-3 в год. Но американцы привили несколько сот таких детей — и лишь один из 200 дал легкую реакцию. Так что наши цифры осложнений на «Гриппол» не лезут ни в какие ворота — это в большинстве случаев не осложнения, а вполне допустимая реакция на прививку, которая проходит от одной таблетки супрастина.
Американцы выяснили, что таких детей у них рождается всего 5 в год. Значит, у нас — 2-3 в год. Но американцы привили несколько сот таких детей — и лишь один из 200 дал легкую реакцию. Так что наши цифры осложнений на «Гриппол» не лезут ни в какие ворота — это в большинстве случаев не осложнения, а вполне допустимая реакция на прививку, которая проходит от одной таблетки супрастина. Всех детей старше 11 лет там прививают менингококковой вакциной, особенно в студенческих кампусах, хотя там заболеваемость — 1 случай на 100 тысяч, мы такие цифры считаем полностью благополучными. Они посчитали, что предотвращение одного смертного случая от менингококкового менингита будет стоить четверть миллиарда долларов, тем не менее вакцинацию всех сочли экономически оправданной.
Всех детей старше 11 лет там прививают менингококковой вакциной, особенно в студенческих кампусах, хотя там заболеваемость — 1 случай на 100 тысяч, мы такие цифры считаем полностью благополучными. Они посчитали, что предотвращение одного смертного случая от менингококкового менингита будет стоить четверть миллиарда долларов, тем не менее вакцинацию всех сочли экономически оправданной.
 Но спектр действия средства гораздо шире: он лечит органы обоняния, осязания, слуха. Препарат недорогой, но достаточно эффективный, поэтому Альбуцид можно найти в любой домашней аптечке.
Но спектр действия средства гораздо шире: он лечит органы обоняния, осязания, слуха. Препарат недорогой, но достаточно эффективный, поэтому Альбуцид можно найти в любой домашней аптечке.
 Проделывают процедуру аккуратно, придерживая голову ребёнку. Начинают лечение только в случае если насморк продолжается больше 4 дней и характеризуется зелёными или жёлтыми выделениями.
Проделывают процедуру аккуратно, придерживая голову ребёнку. Начинают лечение только в случае если насморк продолжается больше 4 дней и характеризуется зелёными или жёлтыми выделениями.

 О. Комаровского читают родители, ему задают вопросы на форумах, обращаются за консультацией.
О. Комаровского читают родители, ему задают вопросы на форумах, обращаются за консультацией. В инструкции не нашла нигде, чтобы его капали в нос. Побоялась, даже не открывала флакончик. На что надеются врачи: эффект плацебо?
В инструкции не нашла нигде, чтобы его капали в нос. Побоялась, даже не открывала флакончик. На что надеются врачи: эффект плацебо?
 Другие же родители считают, что насморк нужно срочно начинать лечить уже с первого чиха. Третьи выжидают и по состоянию ребенка и соплей принимают решение о назначении лекарства. В какой — то мере все эти три категории родителей правы, но главное нужно помнить, что насморк — коварная штука, которая может перерасти в бактериальное осложнение: синусит, этмоидит, аденоидит, отит. А может и пройти сам. Это все зависит от состояния иммунной системы ребенка.
Другие же родители считают, что насморк нужно срочно начинать лечить уже с первого чиха. Третьи выжидают и по состоянию ребенка и соплей принимают решение о назначении лекарства. В какой — то мере все эти три категории родителей правы, но главное нужно помнить, что насморк — коварная штука, которая может перерасти в бактериальное осложнение: синусит, этмоидит, аденоидит, отит. А может и пройти сам. Это все зависит от состояния иммунной системы ребенка. Итак, ринит бывает таких видов:
Итак, ринит бывает таких видов:
 Если с иммунитетом проблемы, тогда насморк может растянуться во времени до 2-4-х недель, и может провоцировать конъюнктивиты, отиты, гаймориты и воспаление гортани.
Если с иммунитетом проблемы, тогда насморк может растянуться во времени до 2-4-х недель, и может провоцировать конъюнктивиты, отиты, гаймориты и воспаление гортани. Слизь, образующаяся в них, в норме выводится наружу, а если ооток ее перекрыт, там начинают развиваться бактерии, причиняющие гайморит. Отит возникает по тому же принципу: слизь стекает в среднее ухо и из-за воспаленной слизистой, обратного оттока не имеет. Слизь из полости носа может спускаться в глотку, вызывая инфицирование верхних дыхательных путей: ринофарингит, ларингит, трахеит, трахеобронхит, бронхит. Частое явление среди детей есть аденоидит. При частых воспалениях слизистой носа, либо при длительном насморке, скопление иммунных клеток в носу (аденоиды) могут разрастаться и заполнять собой всю полость носа, нарушая отток слизи и перекрывая носовое дыхание, ребенок постоянно дышит ртом. Также аденоидит может возникать уже после перенесенного заболевания, как постфактум. У ребенка соплей нет, но он дышит ртом. Поход к ЛОРу ставит диагноз: аденоидит. Степень разрастания аденоидов (4 стадии) говорит о возможном хирургическом вмешательстве (нарушение речи, снижение слуха, храп, затрудненное дыхание) или о домашнем лечении (препараты на основе серебра, местные антибактериальные препараты) под наблюдением врача.
Слизь, образующаяся в них, в норме выводится наружу, а если ооток ее перекрыт, там начинают развиваться бактерии, причиняющие гайморит. Отит возникает по тому же принципу: слизь стекает в среднее ухо и из-за воспаленной слизистой, обратного оттока не имеет. Слизь из полости носа может спускаться в глотку, вызывая инфицирование верхних дыхательных путей: ринофарингит, ларингит, трахеит, трахеобронхит, бронхит. Частое явление среди детей есть аденоидит. При частых воспалениях слизистой носа, либо при длительном насморке, скопление иммунных клеток в носу (аденоиды) могут разрастаться и заполнять собой всю полость носа, нарушая отток слизи и перекрывая носовое дыхание, ребенок постоянно дышит ртом. Также аденоидит может возникать уже после перенесенного заболевания, как постфактум. У ребенка соплей нет, но он дышит ртом. Поход к ЛОРу ставит диагноз: аденоидит. Степень разрастания аденоидов (4 стадии) говорит о возможном хирургическом вмешательстве (нарушение речи, снижение слуха, храп, затрудненное дыхание) или о домашнем лечении (препараты на основе серебра, местные антибактериальные препараты) под наблюдением врача.
 Старайтесь делать так, чтобы ребенок не лежал на ровной поверхности, подложите под плечи подушки, чтобы слизь из носа не затекала далеко, а выходила наружу. Если у малыша обильное соплетечение, а возраст не позволяет полноценно высморкаться, вам нужно регулярно удалять ее с помощью соплеотсосов.
Старайтесь делать так, чтобы ребенок не лежал на ровной поверхности, подложите под плечи подушки, чтобы слизь из носа не затекала далеко, а выходила наружу. Если у малыша обильное соплетечение, а возраст не позволяет полноценно высморкаться, вам нужно регулярно удалять ее с помощью соплеотсосов. Поэтому применять их можно не чаще 3-х раз в день, лучше 2, и не дольше 6-7 дней.
Поэтому применять их можно не чаще 3-х раз в день, лучше 2, и не дольше 6-7 дней. При такой схеме лечения сосудосуживающее уберет отек, высвободит «узников» — сопли, и лекарство распределится по всей слизистой.
При такой схеме лечения сосудосуживающее уберет отек, высвободит «узников» — сопли, и лекарство распределится по всей слизистой. Если вы видите, что соплей поубавилось и нос задышал, т.е. эффект присутствует, на следующий день пшикать можно 1 раз в час, на третий — 1 раз в 2 часа и так далее. Если вы видите, что результата в первые сутки применения Эуфорбиума нет, тогда препарат можно поменять на противоаллергический спрей Кромогексал (Кромоглин). При их применении смотрите на возраст, при котором его можно применять. При вирусном насморке обильное соплетечение и заложенность носа исчезают при применении противоаллергических спреев как Аллергодил или Гистимет. Еще врач оговаривается, что в одиночку с вирусными соплями справиться трудно, поэтому рекомендует применять Виферон (но я с этим хочу поспорить). И еще говорит, что вирусные сопли проходят через 3 дня.
Если вы видите, что соплей поубавилось и нос задышал, т.е. эффект присутствует, на следующий день пшикать можно 1 раз в час, на третий — 1 раз в 2 часа и так далее. Если вы видите, что результата в первые сутки применения Эуфорбиума нет, тогда препарат можно поменять на противоаллергический спрей Кромогексал (Кромоглин). При их применении смотрите на возраст, при котором его можно применять. При вирусном насморке обильное соплетечение и заложенность носа исчезают при применении противоаллергических спреев как Аллергодил или Гистимет. Еще врач оговаривается, что в одиночку с вирусными соплями справиться трудно, поэтому рекомендует применять Виферон (но я с этим хочу поспорить). И еще говорит, что вирусные сопли проходят через 3 дня. Если сопли густые и их невозможно высморкать, то вам на помощь прийдет препарат Ринофлуимуцил, который разжижает слизь.
Если сопли густые и их невозможно высморкать, то вам на помощь прийдет препарат Ринофлуимуцил, который разжижает слизь. ч. патогенных кокков, Escherichia coli), Chlamydia spp. (хламидия), Actinomyces spp.
ч. патогенных кокков, Escherichia coli), Chlamydia spp. (хламидия), Actinomyces spp. Препарат обладает выраженным бактериостатическим эффектом.
Препарат обладает выраженным бактериостатическим эффектом.  Печет, зараза :))) Относительно недорогой.
Печет, зараза :))) Относительно недорогой. Его плюс в том, что резистентность к нему развивается медленно, и его можно (но не желательно) применять при частых болезнях, не чередуя с другими препаратами, получая должный эффект. Не печет, но дорогой, удобный в использовании, применяется при лечении аденоидита.
Его плюс в том, что резистентность к нему развивается медленно, и его можно (но не желательно) применять при частых болезнях, не чередуя с другими препаратами, получая должный эффект. Не печет, но дорогой, удобный в использовании, применяется при лечении аденоидита.
 Бактробан активен в отношении штаммов Staphyloccocus aureus, Staphyloccocus epidermidis, Streptococcus spp., Escherichia coli и Haemophilis influenza. К действию препарата нечувствительны штаммы Pseudomonas aeruginosa.
Бактробан активен в отношении штаммов Staphyloccocus aureus, Staphyloccocus epidermidis, Streptococcus spp., Escherichia coli и Haemophilis influenza. К действию препарата нечувствительны штаммы Pseudomonas aeruginosa.  К нему устойчивы большинство стрептококков группы D. Дополнительные вещества: хлорид бензалкония, кислота борная, сульфат Na , тилаксопол, гидроксид Na, вода подготовленная.
К нему устойчивы большинство стрептококков группы D. Дополнительные вещества: хлорид бензалкония, кислота борная, сульфат Na , тилаксопол, гидроксид Na, вода подготовленная.  Тобрамицин – антибиотик широкого спектра действия. Тобрамицин активен в отношении штаммов большинства микроорганизмов, вызывающих инфекционные заболевания глаз. Дексаметазон – кортикостероидное лекарственное вещество, обладающее противовоспалительным действием.
Тобрамицин – антибиотик широкого спектра действия. Тобрамицин активен в отношении штаммов большинства микроорганизмов, вызывающих инфекционные заболевания глаз. Дексаметазон – кортикостероидное лекарственное вещество, обладающее противовоспалительным действием.  Не следует применять препарат Тобрадекс сочетано с системными аминогликозидами.
Не следует применять препарат Тобрадекс сочетано с системными аминогликозидами.
 Также ионы серебра обладают способностью подавлять размножение различных бактерий, грибковой флоры и в меньшей степени вирусов. В меньшей процентной концентрации коллоидный раствор протаргола обладает бактериостатическим действием, а в более высокой — оказывает бактерицидное воздействие на бактериальную и грибковую патогенную флору. Использовать только свежим, заказывая раствор в аптеке, а при истечении срока годности, снова приобретать новый раствор нужной концентрации. Срок годности — 1 мес. Детям с высокой склонностью к аллергическим реакциям Протаргол (Колларгол) назначают под наблюдением врача.
Также ионы серебра обладают способностью подавлять размножение различных бактерий, грибковой флоры и в меньшей степени вирусов. В меньшей процентной концентрации коллоидный раствор протаргола обладает бактериостатическим действием, а в более высокой — оказывает бактерицидное воздействие на бактериальную и грибковую патогенную флору. Использовать только свежим, заказывая раствор в аптеке, а при истечении срока годности, снова приобретать новый раствор нужной концентрации. Срок годности — 1 мес. Детям с высокой склонностью к аллергическим реакциям Протаргол (Колларгол) назначают под наблюдением врача. Проникает в кровь при попадании в желудок. Серебро может откладываться в кожных покровах и слизистых оболочках, в почках, костном мозге, селезенке, стенках капилляров, роговице и хрусталике глаза и эндокринных железах. Я применяла Протаргол и Колларгол при лечении аденоидита, но особого эффекта я не увидела. Но все индивидуально.
Проникает в кровь при попадании в желудок. Серебро может откладываться в кожных покровах и слизистых оболочках, в почках, костном мозге, селезенке, стенках капилляров, роговице и хрусталике глаза и эндокринных железах. Я применяла Протаргол и Колларгол при лечении аденоидита, но особого эффекта я не увидела. Но все индивидуально.
 Фунгицидное действие этого препарата проявляется в отношении дрожжеподобных грибков (рода Candida, родоторула, торулопсис и трихофитон), возбудителей эпидермофитии, эритразмы, трихофитии, микоспории, некоторых видов плесневых грибов (аспергилл, пеницилл). Также Декасан проявляет антипротозойную эффективность при лечении лямблиоза и трихомониаза и противовирусную активность (в том числе и на вирусы СПИДа и гепатитов). Спороцидное действие этого лекарственного средства проявляется в отношении спор разных микроорганизмов – сибирской язвы, натуральной оспы и других возбудителей особо опасных инфекций..
Фунгицидное действие этого препарата проявляется в отношении дрожжеподобных грибков (рода Candida, родоторула, торулопсис и трихофитон), возбудителей эпидермофитии, эритразмы, трихофитии, микоспории, некоторых видов плесневых грибов (аспергилл, пеницилл). Также Декасан проявляет антипротозойную эффективность при лечении лямблиоза и трихомониаза и противовирусную активность (в том числе и на вирусы СПИДа и гепатитов). Спороцидное действие этого лекарственного средства проявляется в отношении спор разных микроорганизмов – сибирской язвы, натуральной оспы и других возбудителей особо опасных инфекций.. 

 Если эффекта нет на вторые сутки, его нужно менять. Препарат признан единственным гомеопатическим средством с доказанной прямой противовирусной активностью
Если эффекта нет на вторые сутки, его нужно менять. Препарат признан единственным гомеопатическим средством с доказанной прямой противовирусной активностью  В Биолек сказали, что выпускать планируют в начале апреля 2015 года снова. Ждем. Знаю по отзывам, что очень эффективный антисептик.
В Биолек сказали, что выпускать планируют в начале апреля 2015 года снова. Ждем. Знаю по отзывам, что очень эффективный антисептик. 
 Ослабление симптомов аллергического ринита отмечается начиная с 15 мин после применения и продолжается до 12 ч и более.
Ослабление симптомов аллергического ринита отмечается начиная с 15 мин после применения и продолжается до 12 ч и более.


 Асинис способствует уменьшению выраженности местных экссудативных явлений, снижает отечность и способствует нормализации проницаемости сосудов слизистой оболочки носа, устраняет гиперемию и зуд слизистых оболочек верхних дыхательных путей.
Асинис способствует уменьшению выраженности местных экссудативных явлений, снижает отечность и способствует нормализации проницаемости сосудов слизистой оболочки носа, устраняет гиперемию и зуд слизистых оболочек верхних дыхательных путей. 
 Неактивные вещества: спирт этиловый 43% (до необходимого объема).
Неактивные вещества: спирт этиловый 43% (до необходимого объема).  За всеми назначениями обращайтесь к лечащему врачу. Самолечение может быть опасно для здоровья!
За всеми назначениями обращайтесь к лечащему врачу. Самолечение может быть опасно для здоровья!
 «Альбуцид» отличается повышенной активностью только при бактериальном насморке за счет подавления активности грамположительных и грамотрицательных одноклеточных организмов.
«Альбуцид» отличается повышенной активностью только при бактериальном насморке за счет подавления активности грамположительных и грамотрицательных одноклеточных организмов. Если побочные проявления сохраняются, необходимо промыть носовые проходы физиологическим раствором и отказаться от лекарственного средства.
Если побочные проявления сохраняются, необходимо промыть носовые проходы физиологическим раствором и отказаться от лекарственного средства. В педиатрии используют средство с 20% концентрацией действующего вещества, предварительно разведенного с теплой, кипяченой водой в равном соотношении.
В педиатрии используют средство с 20% концентрацией действующего вещества, предварительно разведенного с теплой, кипяченой водой в равном соотношении.
 к. сопли были густые и зеленые, а антибиотик я капать побоялась (дочери всего 1,5 года).
к. сопли были густые и зеленые, а антибиотик я капать побоялась (дочери всего 1,5 года).  к. в компетенции лечащего врача определение этиологии насморка, составление индивидуальных сроков и доз лечения.
к. в компетенции лечащего врача определение этиологии насморка, составление индивидуальных сроков и доз лечения.


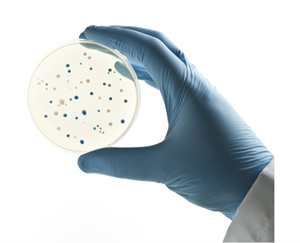 Кокковая инфекция — пневмококк, менингококк, золотистый или эпидермальный стафилококк, гонококк,
Кокковая инфекция — пневмококк, менингококк, золотистый или эпидермальный стафилококк, гонококк,
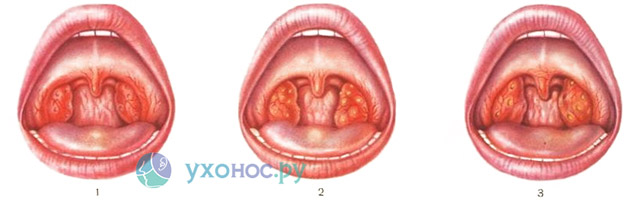
 Данная патология встречается довольно редко, но протекает очень тяжело. Обычно воспаление язычной миндалины сочетается с поражением глоточной или небных миндалин. Причиной патологии является травма, обусловленная приемом грубой пищи или неосторожной медицинской манипуляцией.
Данная патология встречается довольно редко, но протекает очень тяжело. Обычно воспаление язычной миндалины сочетается с поражением глоточной или небных миндалин. Причиной патологии является травма, обусловленная приемом грубой пищи или неосторожной медицинской манипуляцией.
 ЛОР-врач, обнаружив во время осмотра гнойный налет или фолликулы на слизистой глотки, назначает больным 5-7-дневный курс антибиотикотерапии. До получения результатов бактериологического обследования отделяемого зева используют антибиотики из ряда пенициллинов – «Амоксициллин», «Амоксиклав», «Флемоксин солютаб»; макролидов – «Вильпрафен», «Азитромицин», цефалоспоринов – «Цефтриаксон», «Цефалотин». Детям назначают антибиотики в виде суспензии или инъекции.
ЛОР-врач, обнаружив во время осмотра гнойный налет или фолликулы на слизистой глотки, назначает больным 5-7-дневный курс антибиотикотерапии. До получения результатов бактериологического обследования отделяемого зева используют антибиотики из ряда пенициллинов – «Амоксициллин», «Амоксиклав», «Флемоксин солютаб»; макролидов – «Вильпрафен», «Азитромицин», цефалоспоринов – «Цефтриаксон», «Цефалотин». Детям назначают антибиотики в виде суспензии или инъекции. Если воспалилась миндалина с одной стороны, следует постоянно удалять с ее поверхности гной, полоскать горло дезинфицирующими растворами, укреплять иммунитет.
Если воспалилась миндалина с одной стороны, следует постоянно удалять с ее поверхности гной, полоскать горло дезинфицирующими растворами, укреплять иммунитет. В стакане теплой воды растворяют чайную ложку соли и соды, перемешивают и добавляют несколько капель йода. Полученным раствором полоскают горло в течение дня через каждые 2-3 часа.
В стакане теплой воды растворяют чайную ложку соли и соды, перемешивают и добавляют несколько капель йода. Полученным раствором полоскают горло в течение дня через каждые 2-3 часа.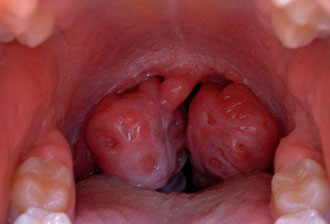 Воспаление миндалин, или другой патологический процесс, происходящий в них, приводит к сбою в работе иммунной системы всего организма. В связи с этим, воспаленные миндалины являются поводом обратиться на прием к отоларингологу с целью изучить причину такого явления, провести противовоспалительные действия.
Воспаление миндалин, или другой патологический процесс, происходящий в них, приводит к сбою в работе иммунной системы всего организма. В связи с этим, воспаленные миндалины являются поводом обратиться на прием к отоларингологу с целью изучить причину такого явления, провести противовоспалительные действия. Характерно также увеличение печени и селезенки. При этом может отмечаться чувствительность при пальпации этих органов. У значительной части пациентов имеет место наличие сыпи. Для инфекционного мононуклеоза характерно длительное течение заболевания.
Характерно также увеличение печени и селезенки. При этом может отмечаться чувствительность при пальпации этих органов. У значительной части пациентов имеет место наличие сыпи. Для инфекционного мононуклеоза характерно длительное течение заболевания.













 Кажущиеся незначительными нюансы могут привести к самым серьезным последствиям, опасным для матери и ребенка.
Кажущиеся незначительными нюансы могут привести к самым серьезным последствиям, опасным для матери и ребенка.


 отсутствует.
отсутствует.
 Ведь в составе меда содержится огромное количество витаминов, минералов и аминокислот, которые прекрасно позволяют организму справиться с приступами тошноты. Чтобы не дать шансов токсикозу следует с самого начала беременности ежедневно употреблять натощак ложечку меда, разбавленную в стакане теплой воды.
Ведь в составе меда содержится огромное количество витаминов, минералов и аминокислот, которые прекрасно позволяют организму справиться с приступами тошноты. Чтобы не дать шансов токсикозу следует с самого начала беременности ежедневно употреблять натощак ложечку меда, разбавленную в стакане теплой воды.
 Когда мама носит дитя под сердцем, защитные силы ее организма вынуждены работать за двоих, а потому они ослаблены. Мед поможет профилактически поддержать иммунитет и быстрей справиться с простудой. Этот продукт естественным образом поможет восстановиться организму без применения медикаментов. Как только простуда даст о себе знать, следует пить как можно больше теплого чая, приправленного ложечкой меда и болезнь закончится так и не начавшись.
Когда мама носит дитя под сердцем, защитные силы ее организма вынуждены работать за двоих, а потому они ослаблены. Мед поможет профилактически поддержать иммунитет и быстрей справиться с простудой. Этот продукт естественным образом поможет восстановиться организму без применения медикаментов. Как только простуда даст о себе знать, следует пить как можно больше теплого чая, приправленного ложечкой меда и болезнь закончится так и не начавшись. Если пить молоко с медом маленькими глоточками, когда начинает печь в груди, то приступ быстро проходит. Мед от изжоги применялся уже давно, но этот рецепт был забыт. Вместо того, чтобы бежать в аптеку за лекарством, можно просто открыть баночку ароматного медка и наслаждаясь им, одновременно лечиться.
Если пить молоко с медом маленькими глоточками, когда начинает печь в груди, то приступ быстро проходит. Мед от изжоги применялся уже давно, но этот рецепт был забыт. Вместо того, чтобы бежать в аптеку за лекарством, можно просто открыть баночку ароматного медка и наслаждаясь им, одновременно лечиться. Здесь все зависит как от индивидуальных предпочтений, так и от лечебных качеств продукта. Ведь известно, что:
Здесь все зависит как от индивидуальных предпочтений, так и от лечебных качеств продукта. Ведь известно, что:
 Длится простуда во время беременности одну-две недели – достаточное время, чтобы сказаться на развитии плода, особенно если речь идет о первом триместре беременности.
Длится простуда во время беременности одну-две недели – достаточное время, чтобы сказаться на развитии плода, особенно если речь идет о первом триместре беременности.

 Эти комплексы разработаны специально для того, чтобы укрепить иммунитет беременных;
Эти комплексы разработаны специально для того, чтобы укрепить иммунитет беременных; И для здоровья полезно, и для внешнего вида кожи будущей мамы.
И для здоровья полезно, и для внешнего вида кожи будущей мамы.
 Парацетамол проникает через плаценту и в грудное молоко, однако при соблюдении допустимой дозировки вреда малышу не наносит. За один прием допускается принять до двух таблеток парацетамола не чаще, чем три раза в день. Как отмечают специалисты, лекарство российского производства содержит больше примесей, нежели иностранные аналоги – панадол и эффералган.
Парацетамол проникает через плаценту и в грудное молоко, однако при соблюдении допустимой дозировки вреда малышу не наносит. За один прием допускается принять до двух таблеток парацетамола не чаще, чем три раза в день. Как отмечают специалисты, лекарство российского производства содержит больше примесей, нежели иностранные аналоги – панадол и эффералган.
 При бледной и холодной коже конечностей, наоборот, лучше принять парацетамол, укрыться одеялом и ждать врача. Только не используйте для обтирания водку – спирт через легкие попадает в кровоток и к плоду.
При бледной и холодной коже конечностей, наоборот, лучше принять парацетамол, укрыться одеялом и ждать врача. Только не используйте для обтирания водку – спирт через легкие попадает в кровоток и к плоду.


 Альтернатива ингалятору – дыхание над раствором соды (две чайные ложки на один литр воды) или сваренным картофелем (5 небольших картофелин нужно сварить в мундире, добавить немного листьев эвкалипта, покипятить пару минут. Затем поставить кастрюлю на стол, накрыться полотенцем и посидеть пять минут). Облегчает кашель также смесь воды «боржоми» с молоком.
Альтернатива ингалятору – дыхание над раствором соды (две чайные ложки на один литр воды) или сваренным картофелем (5 небольших картофелин нужно сварить в мундире, добавить немного листьев эвкалипта, покипятить пару минут. Затем поставить кастрюлю на стол, накрыться полотенцем и посидеть пять минут). Облегчает кашель также смесь воды «боржоми» с молоком.
 Безопасными для будущих мам считаются несколько препаратов:
Безопасными для будущих мам считаются несколько препаратов:
 Можно сосать 3-4 раза в день по две таблетки. Помогают при фарингите и ангине.
Можно сосать 3-4 раза в день по две таблетки. Помогают при фарингите и ангине.
 ru
ru
 Но так как почти для всех вирусов специфической противовирусной терапии не существует, то такая диагностика не целесообразна.
Но так как почти для всех вирусов специфической противовирусной терапии не существует, то такая диагностика не целесообразна. Остальные находятся в домашних условиях во время проявления заболевания, немалое количество переносит простуду «на ногах» и даже не упоминает о перенесенной простуде при очередном визите к врачу.
Остальные находятся в домашних условиях во время проявления заболевания, немалое количество переносит простуду «на ногах» и даже не упоминает о перенесенной простуде при очередном визите к врачу.
 Такой низкий интерес к этим вопросам объясняется также тем, что беременные женщины очень редко обращаются к врачам за помощью во время простудного заболевания.
Такой низкий интерес к этим вопросам объясняется также тем, что беременные женщины очень редко обращаются к врачам за помощью во время простудного заболевания. Анализ венгерских уровней пороков развития показал, что те женщины, которые понижали температуру тела во время простудного заболевания лекарственными препаратами, имели такой же уровень поражения плодов, как и контрольная группа здоровых женщин. Поэтому борьба с лихорадкой — это прерогатива в ведении простудных заболеваний у беременных женщин. И здесь речь идет о температуре тела выше 38.5 градусов Цельсия.
Анализ венгерских уровней пороков развития показал, что те женщины, которые понижали температуру тела во время простудного заболевания лекарственными препаратами, имели такой же уровень поражения плодов, как и контрольная группа здоровых женщин. Поэтому борьба с лихорадкой — это прерогатива в ведении простудных заболеваний у беременных женщин. И здесь речь идет о температуре тела выше 38.5 градусов Цельсия. Поэтому трудно сказать, какой из всех известных простудных вирусов, является самым опасным в отношении поражения плода. Клиницисты предполагают, что таким вирусами могут быть вирусы инфлюэнцы и параинфлюэнцы, так как существуют данные, что найдена незначительная ассоциация между возникновением заячьей губы, дефектов нервной трубки и множественных аномалий развития и гриппом во втором и третьем триместре. Но опять же, гриппозные состояния чаще сопровождаются высокой температурой тела, что может причиной таких изменений у плода, а не влияние самих вирусов.
Поэтому трудно сказать, какой из всех известных простудных вирусов, является самым опасным в отношении поражения плода. Клиницисты предполагают, что таким вирусами могут быть вирусы инфлюэнцы и параинфлюэнцы, так как существуют данные, что найдена незначительная ассоциация между возникновением заячьей губы, дефектов нервной трубки и множественных аномалий развития и гриппом во втором и третьем триместре. Но опять же, гриппозные состояния чаще сопровождаются высокой температурой тела, что может причиной таких изменений у плода, а не влияние самих вирусов.

 Человеческий организм, как и организмы животных, умеет хорошо контролировать потребность в питательных вещества и жидкости. При простуде все силы и энергия направлены на подавление роста вирусов и бактерий, вызвавших воспалительный процесс и устранение поломок на клеточном и тканевом уровне, а также обеспечение энергией органов, отвечающих за важные жизненные процессы (мозг, сердце, легкие). Из-за этого дополнительная нагрузка на другие органы (желудочно-кишечный тракт, почки, печень) может замедлить процесс выздоровления. Таким образом, усиленное питание и прием большого количества жидкости, а тем более беременными, себя все же не оправдывает. Как только женщина начнет выздоравливать, у нее появится аппетит, улучшится самочувствие — и это хорошие прогностические признаки.
Человеческий организм, как и организмы животных, умеет хорошо контролировать потребность в питательных вещества и жидкости. При простуде все силы и энергия направлены на подавление роста вирусов и бактерий, вызвавших воспалительный процесс и устранение поломок на клеточном и тканевом уровне, а также обеспечение энергией органов, отвечающих за важные жизненные процессы (мозг, сердце, легкие). Из-за этого дополнительная нагрузка на другие органы (желудочно-кишечный тракт, почки, печень) может замедлить процесс выздоровления. Таким образом, усиленное питание и прием большого количества жидкости, а тем более беременными, себя все же не оправдывает. Как только женщина начнет выздоравливать, у нее появится аппетит, улучшится самочувствие — и это хорошие прогностические признаки. Современные формы аспирина обладают очень быстрой и высокой усвояемостью и отсуствием повреждающего эффекта на слизистую желудочно-кишечного тракта. В небольших дозах (от 40 до 150 мг в день) аспирин является безопасным для беременности. В третьем триместре прием нестероидных противовоспалительных препаратов не рекомендуется, так они могут иметь негативное влияние на плод и новорожденного. Это ограничение относится также и к любым обезболивающим препаратам.
Современные формы аспирина обладают очень быстрой и высокой усвояемостью и отсуствием повреждающего эффекта на слизистую желудочно-кишечного тракта. В небольших дозах (от 40 до 150 мг в день) аспирин является безопасным для беременности. В третьем триместре прием нестероидных противовоспалительных препаратов не рекомендуется, так они могут иметь негативное влияние на плод и новорожденного. Это ограничение относится также и к любым обезболивающим препаратам.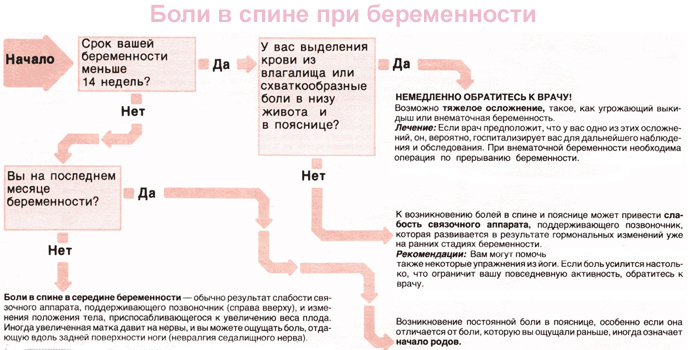


 Возникновение пилорического стеноза (сужение отверстия между желудком и двенадцатиперстной кишкой) ассоциировалось
Возникновение пилорического стеноза (сужение отверстия между желудком и двенадцатиперстной кишкой) ассоциировалось

 Все эти травы не только имеют токсичный эффект на беременность и плод из-за содержания алкалоидов, но некоторые из них могут вызвать спонтанный выкидыш из-за абортивного действия. Например, давно известен факт среди фермеров и зоологов, что животные, в том числе большой и малый рогатый скот, теряют беременности из-за поглощения сосновых почек и молодых зеленых иголок. Сосновые почки — это старое традиционное средство от простуды и заболеваний верхних дыхательных путей, которое пользуется большой популярностью среди людей.
Все эти травы не только имеют токсичный эффект на беременность и плод из-за содержания алкалоидов, но некоторые из них могут вызвать спонтанный выкидыш из-за абортивного действия. Например, давно известен факт среди фермеров и зоологов, что животные, в том числе большой и малый рогатый скот, теряют беременности из-за поглощения сосновых почек и молодых зеленых иголок. Сосновые почки — это старое традиционное средство от простуды и заболеваний верхних дыхательных путей, которое пользуется большой популярностью среди людей.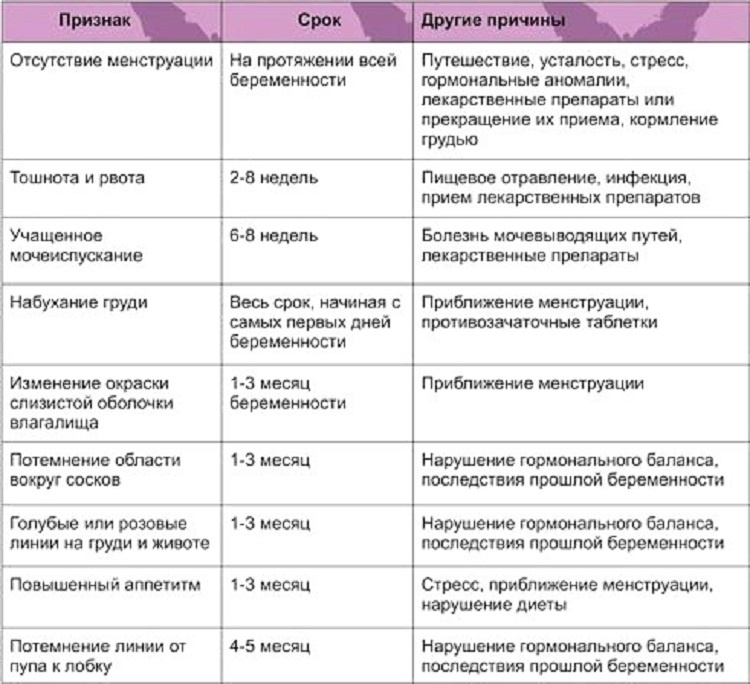 Echinacea purpurea и два других вида эхинацеи входят в состав многочисленных препаратов, которые продаются повсеместно без рецептов в виде микстур, таблеток, чаев и других формах. Это растение попало в список лекарственных трав благодаря местным жителям Северной Америки — индейцам, которые использовали его для лечения зубной боли, простуд, укусов насекомых, повреждений кожи.
Echinacea purpurea и два других вида эхинацеи входят в состав многочисленных препаратов, которые продаются повсеместно без рецептов в виде микстур, таблеток, чаев и других формах. Это растение попало в список лекарственных трав благодаря местным жителям Северной Америки — индейцам, которые использовали его для лечения зубной боли, простуд, укусов насекомых, повреждений кожи. Ангиогенез — это неотъемлемый процесс для имплантации плодного яйца.
Ангиогенез — это неотъемлемый процесс для имплантации плодного яйца. ). Но имеется очень мало данных о безопасности эхинацеи для беременных и кормящих женщин. Ряд исследований на животных показал, что прием эхинацеи во время беременности понижает количество живых эмбрионов, то есть приводит к их гибели. Такие данные объясняются тем, что эхинацея угнетает формирование и рост сосудов у эмбрионов животных.
). Но имеется очень мало данных о безопасности эхинацеи для беременных и кормящих женщин. Ряд исследований на животных показал, что прием эхинацеи во время беременности понижает количество живых эмбрионов, то есть приводит к их гибели. Такие данные объясняются тем, что эхинацея угнетает формирование и рост сосудов у эмбрионов животных. Этот витамин начали применять для лечения респираторных заболеваний еще в 1930-х годах, но вскоре интерес к витамину С пропал. Популярность к витамину возникла в 70-х годах прошлого столетия благодаря лауреату Нобелевской премии Линусу Полингу, который провел клиническое исследование, на основании которого были сделаны выводы, что аскорбиновая кислота может предупредить развитие простуды и уменьшить ее продолжительность. Др. Полинг усиленно пропагандировал прием витамина в больших дозах и «этикетка» престижной премии сработала моментально — витамин С начали рекламировать и продавать повсеместно. Эта продажа приносила доходы не меньше продаж известного обезболивающего препарата тайленола, антидепрессантов и лекарств, понижающих уровень холестерина в крови. Самый крупный производитель витамина С является Китай. Ежегодно во всем мире производится около 110 000 тонн аскорбиновой кислоты.
Этот витамин начали применять для лечения респираторных заболеваний еще в 1930-х годах, но вскоре интерес к витамину С пропал. Популярность к витамину возникла в 70-х годах прошлого столетия благодаря лауреату Нобелевской премии Линусу Полингу, который провел клиническое исследование, на основании которого были сделаны выводы, что аскорбиновая кислота может предупредить развитие простуды и уменьшить ее продолжительность. Др. Полинг усиленно пропагандировал прием витамина в больших дозах и «этикетка» престижной премии сработала моментально — витамин С начали рекламировать и продавать повсеместно. Эта продажа приносила доходы не меньше продаж известного обезболивающего препарата тайленола, антидепрессантов и лекарств, понижающих уровень холестерина в крови. Самый крупный производитель витамина С является Китай. Ежегодно во всем мире производится около 110 000 тонн аскорбиновой кислоты.