Лекарства от отита для детей
Болезненные ощущения в области уха очень часто являются симптомом отита. Нарушение представляет собой воспалительный процесс, который может локализоваться в любой части ушной полости. Терапия отита является актуальной проблемой, так данное заболевание достаточно распространено — нарушение диагностируется у 9-и из 10-и детей до 5-и лет. Воспаление уха может привести к тяжелым необратимым последствиям, поэтому лечение заболевания должно быть своевременным и правильным. Чем лечат отит у детей? Ниже рассмотрим наиболее эффективные лекарственные средства.
Содержание статьи
Что следует делать в первую очередь?

Маленький ребенок не всегда может сказать, что именно его беспокоит. При развитии отита ребенок будет вести себя беспокойно, капризничать, трогать больное ушко, у него нарушается сон и аппетит. Чтобы определить наличие отита, нужно слегка надавить на козелок (небольшой выступ в передней части ушной раковины). При воспалении в ухе такое действие вызовет резкую боль. Также отит может сопровождаться выделениями из ушного прохода.
Развитие воспалительного процесса в полости уха практически всегда сопровождается выраженными болезненными ощущениями. Для устранения неприятного симптома применяют противовоспалительные препараты, которые также нормализуют температурные показатели (часто при отите температура тела повышена). К наиболее действенным медикаментам относятся — Нурофен, Ибупрофен, Панадол.
После купирования острой боли ребенка необходимо показать отоларингологу. Отит имеет несколько форм, которые различаются по характеру течения, соответственно и терапевтические действия при каждом виде отита будут разными. Поэтому самолечение категорически противопоказано. Самостоятельное использование тех или иных лекарственных средств, особенно в случае повреждения барабанной перепонки, может привести к потере слуха.
Чаще всего воспалительный процесс в полости уха развивается на фоне ОРВИ.
В связи с этим лечение осуществляется с применением противовоспалительных, сосудосуживающих и различных симптоматических средств. Бактериальный и гнойный отиты также распространены среди детей — в этом случае требуется использование антибиотиков.
Далее рассмотрим препараты для лечения отита у детей.
Ушные капли
Данные средства могут оказывать противовоспалительное, антибактериальное, комбинированное действие. Наиболее оптимальный препарат подбирается специалистом с учетом течения патологического процесса и общего состояния ребенка.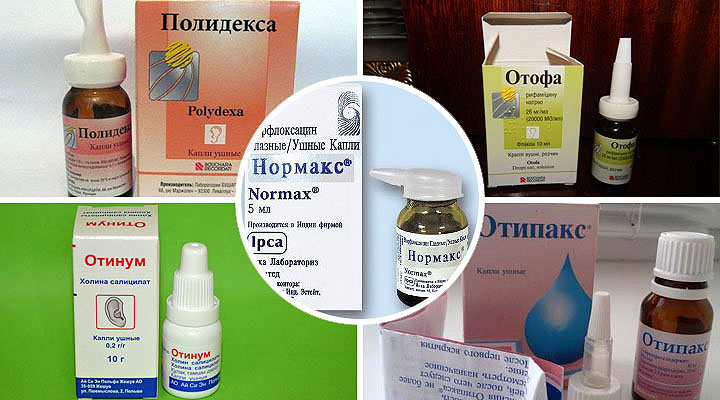
- Отипакс. Это эффективное обезболивающее при отите у ребенка. Препарат относится к нестероидным противовоспалительным средствам и отлично справляется с симптомами заболевания на раннем этапе его развития. Лекарство может применяться даже для детей грудного возраста.
- Отинум. Препарат оказывает действие, схожее с предыдущим медикаментом, но при выраженных болезненных ощущениях не используется.
- Нормакс. Лекарство производит антибактериальный эффект и применяется при гнойном и хроническом воспалительном процессе.
- Отофа. Средство антибактериального действия, используется для лечения острого и хронического среднего отита. По назначению лечащего рвача данный препарат может применяться даже при нарушении целостности барабанной перепонки.
- Полидекса. Медикамент обладает не только антибактериальным, но и антигистаминным действием, благодаря чему снижается отек, спровоцированный воспалительным процессом.
- Анауран. Глюкокортикостероидное средство, оказывающее комбинированное действие. Препарат устраняет отек и пагубно воздействует на патогенную микрофлору.
При воспалительном процессе в области наружного уха в качестве ушных капель могут использоваться камфорное масло и бортный спирт.
При отите у детей и взрослых данные средства помогают избавиться от выраженных болезненных ощущений и остановить патологический процесс на начальном этапе развития.
Борный спирт применяется следующим образом: средство слегка нагреть и закапать 2 капли в больное ухо, процедуру выполняют 3 раза в день. Камфорное масло при отите у детей используют несколько раз в течение суток и закапывают в ушную полость по 2-3 капли.
Антибактериальные средства
При бактериальном и гнойном воспалении, помимо местного использования антибактериальных средств, врач может назначить системную антибиотикотерапию. В большинстве случаев специалисты занимают выжидательную позицию и не спешат использовать антибиотики системного действия.
Однако данные лекарства от отита для детей в обязательном порядке назначаются в том случае, если ребенок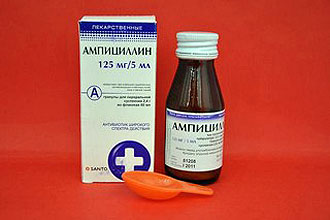 младше 2-х лет, температурные значения достигают 40 ºС, имеется сильная боль.
младше 2-х лет, температурные значения достигают 40 ºС, имеется сильная боль.
Антибиотики подразделяются на несколько групп:
- пенициллины. Антибактериальные препараты данной группы обладают минимальными побочными эффектами и назначаются чаще всего. К антибиотикам пенициллинового ряда относятся: Ампициллин, Амоксициллин, Сультамициллин.
- цефалоспорины. Сегодня все чаще для лечения детей используются медикаменты данной группы. Современные лекарства практически не оказывают негативного влияния на организм и являются более эффективными по сравнению с пенициллинами. Чаще всего используется препарат Зинат, если же требуется более сильное лекарство, строго по назначению специалиста может применяться антибиотик Цедекс.
- макролиды. Данные антибактериальные средства назначаются только при отсутствии положительного результата от применения других лекарств. Поскольку макролиды способны оказывать негативное влияние на иммунную систему. К таким препаратам относятся Азитромицин, Кларитромицин и другие.
Антигистаминные средства и назальные капли
Для устранения отека слизистой и ускорения выведения гнойных масс из полости уха применяются назальные капли с сосудосуживающим эффектом — Називин, Нафтизин, Тизин.
Если отит развился на фоне бактериального насморка, применяются назальные капли Изофра. При условии правильного использования данное средство практически не оказывает негативного воздействия. Курс лечения таким лекарством должен составлять не более 10 дней.
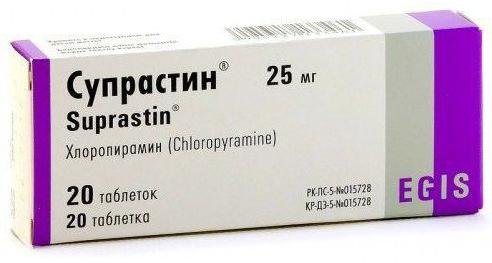
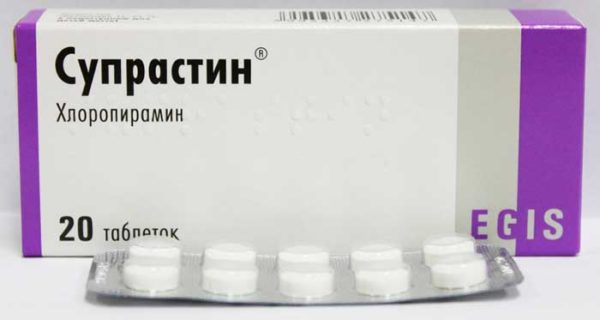
Назальные капли Изофра могут стать эффективной альтернативой таблетированным антибиотикам. Снять отек помогут также антигистаминные препараты. В детском возрасте чаще всего используется Супрастин.
Антисептические средства
При развитии наружного отита с целью предупреждения дальнейшего развития патологического процесса рекомендуется промывать ушную полость антисептиками. Наиболее популярным препаратом подобного действия является Мирамистин. Медикамент показывает высокую эффективность в борьбе с вирусами и грибками, при этом не имеет побочных эффектов. Применение Мирамистина в составе комплексной терапии значительно ускорит процесс выздоровления.
При условии своевременной и адекватной терапии прогноз лечения отита благоприятный.
Заболевание может длиться от 1-й до 3-х недель. Именно от тактики лечения будет зависеть продолжительность воспалительного процесса и вероятность развития осложнений.
Автор: Барабаш Юлия
Источники: medscape.com, health.harvard.edu, medicalnewstoday.com.
препараты и средства для лечения
Воспаление ушей – недуг, возникновение которого обычно отмечается в детском возрасте. Это объясняется тем, что у детей несколько иное строение органа слуха: евстахиева труба шире и короче и не имеет изогнутости как у взрослых, поэтому различные болезнетворные организмы проникают в ушную полость намного проще.
Если у любимого чада возникала эта неприятность, то родителям нужно быть во всеоружии, чтобы встретиться с неприятелем лицом к лицу. Для этого нужно знать от чего бывает отит у детей, как его распознать, а самое главное, как лечить. Далее поговорим о лекарствах для детей от отита, а именно, какие из них самые эффективные и безопасные для детского возраста.
Содержание статьи
Отит – принципы лечения
Отит рассматривается специалистами как заболевание органа слуха человека, поражающее один из его отделов. Недуг имеет несколько форм, что зависит от места локализации очага воспалительного процесса. По этому признаку определяют следующие формы заболевания:
- наружный;
- средний;
- внутренний.
Кроме этого, недуг по характеру протекания разделяется на острый и хронический, а по характеру воспалительного поражения – на катаральный, гнойный и экссудативный. Нередко отмечается возникновение аллергического отита и сальпингоотита, диагностировать которые в домашних условиях очень сложная задача. С этим может справиться только специалист.
Воспаление уха чревато многими серьезными осложнениями, вплоть до полной потери слуха. Поэтому малейшие подозрения на отит должны побудить к немедленному посещению ЛОРа.
Обычно воспаление уха хорошо поддается лечению, поэтому и происходит в домашних условиях, однако если есть подозрения на гнойные осложнения, то больного госпитализируют в срочном порядке.


Главное условие успешного лечения отита — это своевременное обращение к врачу
Приступать к лечению отита можно после визита к отоларингологу, который на основе формы и стадии заболевания назначает комплексную схему лечения. Медикаментозная составляющая комплексной терапии включает в себя следующее:
- Антибактериальные препараты.
- Жаропонижающие и анальгетики.
- Ушные и назальные капли.
- Антигистаминные препараты.
Немедикаментозная составляющая включает в себя следующие мероприятия для терапии воспаления уха:
В сложных случаях заболевания доктор может назначить больному оперативное вмешательство, то есть выполняется парацентез барабанной перепонки.
С разрешения ЛОРа схема лечения может быть дополнена народной медициной, применение которой в детской возрастной категории требует особого внимания.
Чем лечить отит у детей


Отит в детском возрасте развивается очень быстро
Ребенку отит приносит массу неприятностей и неудобств, а у родителей вызывает огромное беспокойство за свое чадо и желание быстрее его избавить от этой напасти.
Как же правильно устранить проблему?
Первое, что следует сделать – это показать ребенка врачу, который изучит всю симптоматику проявления болезни и проведет осмотр, на основе чего сделает заключение и пропишет необходимое лечение для каждого конкретного случая.
Обычно схема комплексной терапии представлена такими средствами от отита для детей:
- Жаропонижающие и обезболивающие препараты – «Парацетамол», «Панадол», «Нурофен», «Анальдим», «Ибупрофен». Что касается «Аспирина», то его применение разрешается детям с 12 лет.
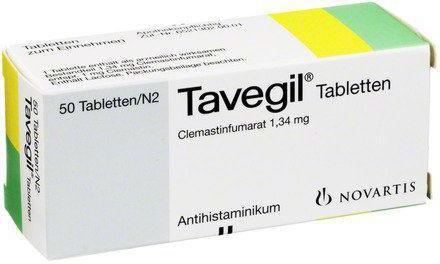
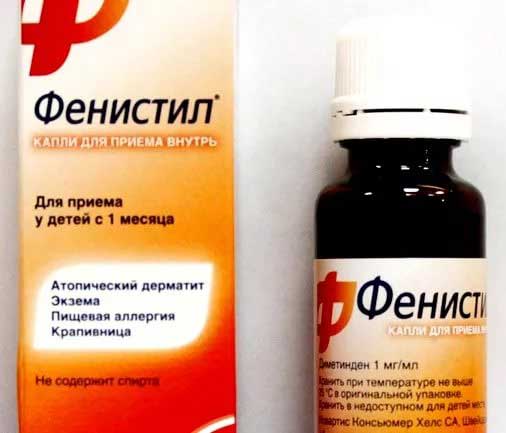
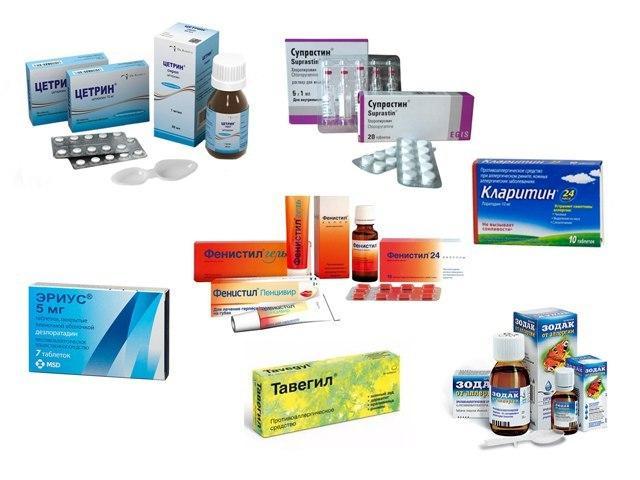
- Антигистаминные препараты – «Цетрин», «Зодак», «Фенистил»; «Эриус», «Тавегил».
- Противовирусные препараты (при бактериальном поражении) — помимо того, что оказывают пагубное влияние на болезнетворные организмы, также влияют и на повышение защитных функций организма. Самыми популярными препаратами в этой области являются: «Виферон», «Анаферон», «Циклоферон», «Эргоферон».
- Витаминные комплексы – «Компливит», «Супрадин», «АлфаВит», «Мульти — табс», «Пиковит». Каждый из этих препаратов имеет линейку для каждого детского возраста.
- Назальные капли с сосудосуживающим эффектом – «Нафтизин», «Отривин», «Санорин», «Назол», «Риноспрей», «Тизин».
Помимо соблюдения выписанного доктором лечения, родители должны научить ребенка правильно высмаркиваться (поочередно из каждой ноздри и не сильно, что позволит избежать попадания слизи в евстахиеву трубу) и выдерживать необходимые климатические параметры в помещении (температура – не больше 20оС, влажность – до 60%).
Справка. Соблюдение необходимых условий в комнате, где находится больной малыш, позволит избежать излишнего пересыхания и отека слизистой, а также загустения слизи.
Среди вышеперечисленных препаратов для лечения отита у детей намерено не были указаны такие лекарства как антибиотики и ушные капли. Данные медикаменты являются основой специфического лечения отита, поэтому рассмотрим их более подробно.
Антибиотики при лечении отита у детей


Популярные антибиотики для лечения отита у детей
Тема о применении антибиотиков для детей вызывает горячие споры даже среди медицинских работников.
Приведенные доводы «за» и «против» такой терапии насчитывают огромное множество.
Поэтому в настоящее время довольно часто врачами проводится выжидательная тактика лечения, то есть если в течение нескольких суток не наблюдаются явные улучшения в состоянии ребенка, то тогда решается вопрос о приеме антибиотиков.
Однако есть такие ситуации, когда применение такой тактики не обосновано, а лечение антибиотиками необходимо начинать с первого дня заболевания.
Антибактериальные медикаменты показаны к применению в таких ситуациях:
- детский возраст до 2 лет;
- сильно выраженные симптомы, включающие высокую температуру и сильную боль;
- двухстороннее воспаление.
В таких случаях детям чаще всего выписываются антибиотики, которые признаны самыми безопасными, но эффективными в борьбе против отита. К ним относятся:
- «Флемоксин Солютаб» — препарат широкого спектра воздействия. Эффективен при воспалительных болезнях ЛОР-органов. Антибиотик пагубно влияет на грамположительные и грамотрицательные микроорганизмы. Средство имеет приятный фруктовый вкус. Производится в таблетированной форме.
- «Сумамед» — медикамент, который относится к группе макролидов и обладает широким спектром воздействия. Производится в форме таблеток, капсул и порошков для приготовления суспензии. Детям, как правило, назначаются именно порошки для приготовления раствора. Средство принимается 1 раз в сутки.
- «Аугментин» — комбинированное лекарственное средство, содержащее антибиотик амоксициллин и клавуланову кислоту. Именно это сочетание позволяет разрушать устойчивую защиту болезнетворных организмов и получить положительный эффект при терапии воспаления. Выпускается в виде порошков и таблеток.
- «Супракс» — антибактериальный препарат, который часто применяется детскими отоларингологами, так как отличается высокой действенностью и безопасностью. Выпускается данный медикамент в форме таблеток и суспензий. Принимается 1 раз в сутки. На длительное время задерживается в организме, поэтому продолжает действовать какое-то время после окончания применения.
Самостоятельное лечение антибиотиками отита у детей лучше не проводить. Его должен назначить только врач, так как только специалист сможет подобрать необходимый препарат, учитывая тяжесть заболевания и индивидуальные особенности организма, а также рассчитать необходимую дозу в соответствии с весом и возрастом ребенка.
Ушные капли при отите у детей


Ушные капли — препарат для местного лечения отита у детей
Ушные капли при отите считаются основой при лечении данного вида заболевания.
Известный детский педиатр Комаровский Е.О. высказывается так по этому поводу: «Воспалительный процесс в ухе – это повод для применения капель в уши».
Данная разновидность лекарственных средств могут иметь в своем составе противовоспалительные, обезболивающие или антибактериальные вещества.
Среди огромного ассортимента производимых ушных капель рассмотрим наиболее безопасные для детей и разрешенные к применению с раннего возраста. К таким препаратам относятся:
- «Отипакс» — можно применять у детей, начиная с грудного возраста. Препарат хорошо обезболивает и устраняет воспаление. Рекомендуется для терапии отита на начальных этапах;
- «Отинум» — возможно применение у детей до 1 года, но только под контролем врача. Назначаются при воспалении среднего уха. Практически не имеет противопоказаний. Препарат не назначается пациентам с поврежденной барабанной перепонкой;
- «Отофа» — можно принимать с младшего детского возраста. Препарат эффективен при воспалении среднего уха острого или хронического характера протекания. Имеет широкий спектр воздействия. Не обладает обезболивающим эффектом. Можно применять при повреждениях барабанной перепонки;
- «Софрадекс» — возможно применение у детей младшего возраста, но с осторожностью и под наблюдением врача. Средство обладает противовоспалительным, противоаллергическим, антибактериальным воздействием;
- «Кандибиотик» — можно применять при отите у детей с 6 лет. Комбинированный препарат, в составе которого находятся сразу 2 антибиотика и анальгетик. Капли демонстрирует хорошую эффективность при лечении среднего и наружного отита.
При закапывании капель ребенку следует помнить, что сначала их необходимо согреть, во избежание неприятных и болезненных ощущений, которые могут возникнуть при использовании холодного средства.
Самостоятельное использование ушных капель недопустимо, особенно в детском возрасте. У ребенка может быть поврежденная барабанная перепонка, что является противопоказанием к применению многих ушных капель. В подобных ситуациях это может лишь навредить.
Отит – коварное заболевание, которое чаще всего поражает детей. Родители должны быть всегда начеку и при малейших подозрениях на отит, малыша сразу стоит показать отоларингологу. Именно от этого зависит успешное лечение и скорейшее выздоровление ребенка.
Ответственное отношение к лечению отита позволит уберечь ребенка от возможных рецидивов.
Ушные капли при отите, антибиотики, препараты, лекарства

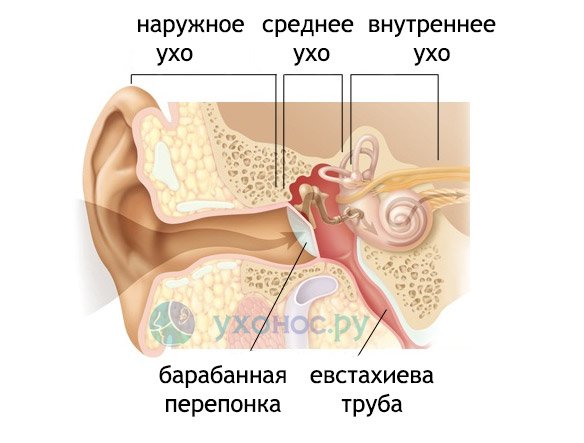
Отит представляет собой воспалительный процесс во внутреннем, наружном или среднем ухе. Последний наиболее распространен. Ушные капли при отите являются оптимальным способом доставить лекарственный препарат непосредственно к очагу заболевания. К прочим методам терапии относят прием антибиотиков при явных проявлениях бактериальной инфекции, воздействие на ухо разного рода излучениями, применения противовоспалительных мазей, закладывание в слуховой проход тампонов с лекарственными растворами и прочее.
Терапия при помощи капель и промываний
Капли в уши при отите применяются в течение 5-7 суток по нескольку раз в день. Температура раствора должна быть комнатной, комфортной для пациента, особенно детского возраста. При различных отитах возможно назначение следующих препаратов:
- Спиртовой раствор салициловой кислоты концентрации 2-4%.Обладает антисептическим, отшелушивающим действием. Применяется при отомикозах.
- Спиртовой 3% раствор борной кислоты.
 Жидкостью смачиваются турунды и закладываются в уши. При длительном применении возможны осложнения со стороны ЖКТ. При воспалении среднего уха при введении борной кислоты иногда возникают неприятные ощущения, жжение в месте нахождения турунды. Дозировка определяется лечащим врачом.
Жидкостью смачиваются турунды и закладываются в уши. При длительном применении возможны осложнения со стороны ЖКТ. При воспалении среднего уха при введении борной кислоты иногда возникают неприятные ощущения, жжение в месте нахождения турунды. Дозировка определяется лечащим врачом. - Фурацилин. Препарат обладает антибактериальным действием, замедляет рост и размножение патогенных микроорганизмов. Проникая в клетку микроба, он деформирует его белки, вызывая тем самым его гибель. Максимальная суточная доза вещества для взрослых составляет 0.5 г.
- Раствор 3% перекиси водорода. Данное вещество обладает высокой окислительной способностью, что приводит к повреждению биологических полимеров и разрушению клеточных структур. Пероксид водорода облегчает отделение некротического материала, гноя, экссудата. Он действует также как антисептик. Важно! Препарат при приеме внутрь крайне опасен, может вызвать летальный исход.
- Отипакс. Комбинированный препарат, содержащий в своем составе лидокаин и феназол. Первое вещество действует болеутоляюще, второе – кроме анестезии, способствует снятию жара ивоспаления. Отипакс относят к лучшим каплям для терапии отита. Последние исследования применения препарата у детей, втом числе грудного возраста показал его гипоаллергенность. Авторы В. С. Минасян и М. Г. Бондаренко указывают в своей статье (2004г): “Полученные результаты свидетельствуют о выраженной анальгетической и противовоспалительной активности отипакса и его хорошей переносимости“. Срок применения не должен превышать 10 дней, дозировка составляет 3-4 капли 2-3 раза в день.
- Отофа. Капли содержат антибиотик рифамлицин. Он активен против многих возбудителей, в том числе уже имеющих резистентность к другим препаратам. Рифампицин блокирует фермент полимеразу, ответственную в бактериальной клетке за синтез белков. В результате микроорганизм не может нормально функционировать и погибает. Максимальное количество препарата в день – 5 капель в каждое ухо, трижды в сутки. Не рекомендуется принимать его дольше недели.

- Димексид. Препарат проникает через кожные покровы и слизистые, его действие заключается активации обменных процессов и снятии воспаления. Его применяют 2-3 раза в сутки, заливая в пораженное ухо. Концентрацию раствора врач определяет индивидуально.
- Суспензия гидрокортизона. Применяется в случаях добавления к основным симптомам отита аллергических реакций. Разовая доза составляет 2 мл (50 мг). Гидрокортизон добавляют к раствору антибиотика или применяют отдельно.
При воспалениях среднего и внутреннего уха рекомендовано вливание капель не через ушной проход, а через ноздрю для их опосредованного поступления к источнику инфекции. Это связано с наличием барабанной перепонки, препятствующей непосредственному введению лекарства. Для этого несколько раз в день закапывают капли в носовой ход, ближайший к больному уху, после чего запрокидывают и поворачивают голову в ту же сторону. Таким образом лекарственное средство достигает устья слуховой трубы и попадает к очагу воспаления.
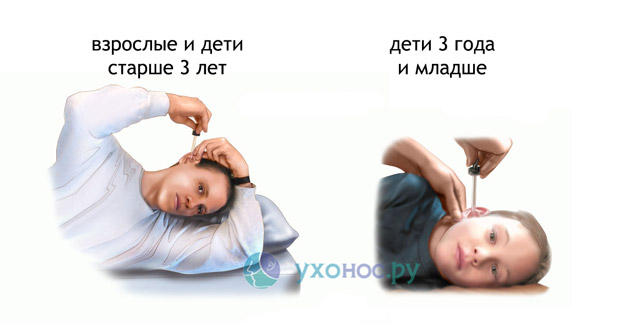
Другим вариантом введения капель является метод, когда лекарство попадает в среднее ухо через перфорации в барабанной перепонке. Лягте той стороной уха, в которое нужно закапать. Для взрослых и детей старше 3 лет потяните за верхнюю часть уха вверх и закапайте капли. Детям 3 лет и младше удерживайте мочку уха и потяните вниз, закапайте капли. Не прикасайтесь кончиком пипетки к уху или любой другой поверхности.
Раствор вливают теплым в слуховой проход и, нажимая на козелок, проталкивают жидкость постепенно внутрь. Через 15-10 секунд пациент должен почувствовать вкус лекарства во рту.
Промывание уха показано при развитии гнойного отита для оттока экссудата. Перед началом процедуры пациент укладывается на бок, противоположный пораженному уху. В слуховой проход заливается раствор медикамента. Через 10-15 минут пациент переворачивается, из уха вытекает раствор с гнойным содержимым.
Прием антибиотиков
Бактериальная инфекция часто является первопричиной отита, поэтому, как при ее выявлении, так и при риске осложнений, прописывают прием антибиотиков. Большой проблемой является высокая резистентность представителей микрофлоры ко многим препаратам, что дает возможность острому отиту перейти в хронический. Как указывают авторы Гарова E.Е. и Гаров Е.В.: ” При назначении антибактериальной терапии необходимо учитывать особенности флоры и ее чувствительность к антибактериальным препаратам”. Другой проблемой является высокая ототоксичность некоторых антибиотиков, особенно первого поколения.
Препараты, используемые при терапии отита
Согласно исследованию, проведенному в 2009 году на базе стационаров Ставропольского края кандидатом медицинских наук Петросовым С. Р., наиболее эффективными в отношении часто встречающихся возбудителей оказались следующие антибиотики:
- Ципрофлоксацин. Это один из наиболее эффективных фторхинолов, применяемых повсеместно, в том числе за рубежем. Он блокирует действие фермента бактериальной клетки, ответственного за пространственную укладку молекулы ДНК. Это делает невозможным рост и размножение микроба, приводит к его быстрой гибели. Максимальная суточнаядоза составляет 1.5 г, курс приема может длиться до 4 недель.
- Меропемен. Антибиотик подавляет синтез клеточной стенки бактерии, отличается широким спектром действия. В своем “Учении об антибиотиках” Н.С. Егоров, заслуженный профессор МГУ, пишет: “Меропенем — один из наиболее мощных препаратов, используемых для лечения инфекций, вызываемых полирезистентными к антибиотикам возбудителями”. Дозировка назначается индивидуально в зависимости от тяжести отита, при внутривенном введении может достигать 2 г за раз.
- Гентамицин. Относится к группе аминогликозидов, подавляет синтез бактериальных белков. Активен в отношении аэробных возбудителей отитов. Принимается антибиотик при отите 2-3 раза в сутки в течение недели. Дозировка рассчитывается таким образом, чтобы не превысить концентрацию вещества в плазме крови 8 мкг/мл. Важно! При превышении указанной концентрации возможны дегенеративные изменения в спиральном органе внутреннего уха.

Терапия отита без приема антибиотиков
Антибактериальные препараты не назначаются в следующих случаях:
- Выявлена иная причина отита (аллергия, осложнение на фоне вирусной инфекции, пр.).
- Отсутствует риск осложнений (нет симптомов лихорадки: высокая температура, жар, озноб).
- Отсутствуют обострения при хроническом течении заболевания в течение длительного времени.
Вылечить без антибиотиков отит бактериальной природы также возможно. Но в этом случае необходимо пристальное наблюдение за течением болезни и наличие признаков улучшения на 3-5 день. Даже самый хороший антибиотик имеет побочные действия, поэтому, если есть возможность, лучше обойтись без его применения.
Физиотерапия
В рамках лечения отитов наружного и среднего уха применяют следующие методы физиотерапии:
- УФ-излучение. Используется для стимуляции обменных процессов, для сокращения периода реабилитации после операций на различных структурах среднего уха.

- Ультразвук. Применяется для ускорения регенерации. Ультразвуковой массаж используется для предупреждения склеротизации тканей уха.
- УВЧ, СВЧ. Данные виды излучения показаны при воспалении и способны существенно облегчить его течение.
- Согревающие компрессы. Накладываются на область уха. Применяются по назначению врача, поскольку могут спровоцировать инфекционный процесс.
Катетеризация и продувание слуховой трубы
Важная задача терапии при отите среднего уха – это обеспечение доступа лекарственных средств и очищение полости от гнойного содержимого. Для этого используют два основных метода:
- Продувание по Политцеру;
- Катетеризацию.
Первый метод сводится к нагнетанию воздуха в полость среднего уха через евстахиеву трубу. Для этого в одну ноздрю больного вставляется соединенная с баллоном олива. В процессе процедуры пациент произносит многосложные слова. Воздух проникает в среднее ухо, больной при этом слышит потрескивание. Многие врачи сегодня отказываются от продувания в связи с высоким риском повторного инфицирования.
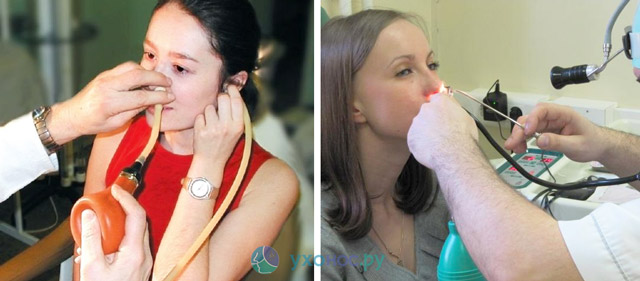
Продувание по Политцеру
Катетеризация представляет собой микрооперацию, в ходе которой под общей анестезией, в барабанной перепонке совершается надрез. В него вставляется катетер диаметром не более 2 мм. Он предназначен для удаления из среднего уха гнойного содержимого и доставки туда лекарственных средств. Некоторые специалисты полагают, что анестезия может вызвать аллергические реакции и усилить отделение жидкого секрета, и не применяют ее перед катетеризацией.
Операция
Хирургическое вмешательство показано при неэффективности прочих методов и часто является единственной возможностью излечения при хроническом отите. Ее основная цель – ликвидация гнойно-деструктивного процесса. Прогноз при операции обычно благоприятный, но, к сожалению, практически неизбежным ее последствием является ухудшение слуха. Высок риск спаечных процессов как осложнения.
Особенности терапии отитов в детском возрасте
Детям показаны те же методы лечения, что и взрослым пациентом, но основной способ поступления лекарственных средств должен быть местным.  При отитах среднего уха через парацентез (разрез в барабанной перепонке). Пероральное и парентеральное введение антибиотиков рекомендовано только при повышении температуры.
При отитах среднего уха через парацентез (разрез в барабанной перепонке). Пероральное и парентеральное введение антибиотиков рекомендовано только при повышении температуры.
Для активации иммунного ответа у ребенка врач может прописать ему препарат гамма-глобулин. Его применяют для внутримышечного введения несколько раз в день, доза – 1.5-3 мл. Возможно также назначение общеукрепляющих препаратов и витаминов.
Видео: отит, “Школа Доктора Комаровского”
Мнения, советы и обсуждение:
Лекарство от отита для детей
Лекарство от отита наружного уха
Ушные инфекции очень часто возникают у малышей и дошкольников. Однако не застрахованы от них и взрослые люди.
Предотвращение подобных инфекций заключается в заботе о здоровье в целом. Это верно и для других воспалительных заболеваний, таких как гайморит, ангина и т.д. Если иммунная система сильна, различные заболевания развиваются редко.
Люди, испытывающие сильный стресс и желающие предотвратить возможные заболевания, могут принимать поддерживающие препараты, такие как эхинацея, комплекс витаминов и добавки с L-лизином.
Однако, что делать в том случае, если воспаление уха уже возникло? Прежде всего, следует определить, в какой части уха оно развивается и чем вызвано.


Ухо состоит из трех частей:
- наружное ухо;
- среднее ухо;
- внутреннее ухо.
Наружный отит, как правило, не опасен и часто проходит сам по себе в течение нескольких дней.
При слабой инфекции вы, в первую очередь, можете попробовать одно из нижеперечисленных домашних средств и лекарств от отита.
- Независимо от причины воспаления уха у ребенка или взрослого влага, попавшая в ухо, усугубит проблему. Избегайте попадания воды в ушную раковину до исчезновения инфекции. В душе или во время плавания используйте беруши или вату с вазелином на внешней стороне. Не используйте пластиковые затычки для ушей.
- Убедитесь, что нет посторонних предметов в ухе. Маленькие насекомые, попавшие в ухо, часто можно вымыть теплой водой. Удаление большого объекта из уха может быть трудным и должно выполняться только врачом.
- Если вы подозреваете, что барабанная перепонка разорвана, не применяйте ушные капли и ничего не вставляйте в ухо без разрешения медицинского работника.
- Осторожно промойте ухо с помощью шприца без иглы и теплого солевого раствора или белого уксуса и теплой воды (в пропорции 50 на 50). Убедитесь, что жидкость для промывания комнатной температуры. Холодная или горячая жидкость в ухе может вызвать головокружение. Читайте подробнее «Как промыть ухо».
- Чтобы облегчить боль в ухе, приложите к нему грелку на несколько минут. Из уха может вытекать жидкость, когда тепло растопит ушную серу. Не используйте грелку в постели, так как вы можете заснуть и обжечься. Не оставляйте ребенка наедине с грелкой.
- Возьмите ацетаминофен, нестероидные противовоспалительные препараты или аспирин, чтобы уменьшить боль. Аспирин как обезболивающее лекарство от отита не подходит для детей до 18 лет. Читайте также «Обезболивающее для детей».
- Избегайте царапин на внутренней поверхности уха и временно откажитесь от использования наушников и слухового аппарата, так как это будет дополнительно раздражать кожу.
Домашние лекарства от среднего отита у взрослых

 Для многих людей нет другого способа облегчить боль в ухе, кроме как использовать стандартный 3% раствор перекиси водорода.
Для многих людей нет другого способа облегчить боль в ухе, кроме как использовать стандартный 3% раствор перекиси водорода.
Перекись в качестве лекарства от отита у взрослых будет полезна, только если боль в среднем ухе вызвана инфекцией, а не только воспалением.
Кроме того, ее нельзя использовать при поврежденной барабанной перепонке, поэтому перед использованием средства проконсультируйтесь с отоларингологом.
- При первых признаках воспаления среднего уха наберите перекись в пипетку.
- Устраивайтесь поудобнее и поверните голову в сторону, прежде чем залить раствор перекиси в ухо.
- Закапайте несколько капель в больное ухо. При этом вы ощутите, что в ухе словно лопаются пузырьки и что-то шипит.
- Не поднимайте голову вертикально. Дождитесь, пока шипение в ухе не прекратится, обычно это занимает около 5 минут.
- Затем повторите процедуру с другим ухом. Даже тогда, когда другое ухо не болит, оно может быть инфицировано.
Зачастую при лечении наружного отита прибегают к народным средствам. Например, закапывают борную кислоту, применение которой достаточно просто. Использование данного средства требует осторожности, поэтому обязательно проконсультируйтесь с врачом, подходит ли в Вашем случае применение данного средства.
Некоторым людям при среднем отите помогает в качестве обезболивающего средства чесночное масло. Чеснок обладает сильным антисептическим и противовоспалительным действием.
Вы можете сделать свое собственное чесночное масло и использовать его вместо обезболивающего лекарства от отита:
- Возьмите 1 луковицу чеснока и положите в 1/2 чашки оливкового масла. Смешайте с 1/2 чайной ложки соли.
- Варите на слабом огне около 10 — 20 минут, до тех пор, пока чеснок не станет золотисто-коричневого цвета.
- Дождитесь, пока масло остынет до комнатной температуры, и влейте пару капел
Лекарство от Отита для Детей, препараты для лечения отита у детей.
Автор статьи
Врач отоларинголог (ЛОР) первой категории
Написано статей
 Воспаление слухового прохода — одна из неприятных проблем, которая не только доставляет дискомфорт, но и выбивает из привычного образа жизни. Особенно сильно это отражается на детях. Они не могут полноценно кушать, спать, играть и развиваться. При этом врач предупреждают, что заболевание ушей — это не такой и безобидный недуг. При отсутствии своевременного лечения воспаление ведет к развитию серьезных осложнений в виде нарушения слуха, тугоухости, менингиту.Поэтому взрослые должны знать, какое лекарство от отита для детей можно использовать.
Воспаление слухового прохода — одна из неприятных проблем, которая не только доставляет дискомфорт, но и выбивает из привычного образа жизни. Особенно сильно это отражается на детях. Они не могут полноценно кушать, спать, играть и развиваться. При этом врач предупреждают, что заболевание ушей — это не такой и безобидный недуг. При отсутствии своевременного лечения воспаление ведет к развитию серьезных осложнений в виде нарушения слуха, тугоухости, менингиту.Поэтому взрослые должны знать, какое лекарство от отита для детей можно использовать.
Как правильно выбрать лекарство от отита
Воспаление слуховой трубы чаще наблюдается у детей в возрасте до 5-7 лет. Врачи этот процесс объясняют тем, что у малышей ушной канал гораздо короче. Поэтому слизь из носовой полости поступает во внутренние отделы.
Какие препараты для лечения отита у детей использовать, зависит от формы заболевания. Оно бывает наружным, средним и внутренним. Ко всему этому, доктор оценивает характер течения и воспалительного процесса: острый или хронический, катаральный или гнойный. В некоторых случаях диагностируется аллергический отит или сальпингоотит. Самостоятельно выявить патологию уже сложно.
Если неправильно подобрать лекарства при отите у детей, то все может закончиться печально. При воспалении слухового прохода и затяжном течении постепенно развивается тугоухость. В худших случаях ребенок теряет слух.
Легче всего лечить катаральный отит. Длительность течения болезни от начала до конца составляет 5-7 суток. Если никаких мер не предпринимать, то состояние больного только ухудшается.
Присоединяется бактериальная инфекция, что ведет к появлению гнойных выделений. Тогда уже не обойтись без антибиотиков. Сначала врач прописывает капли с антибактериальным действием. При отсутствии улучшений принимаются системные препараты. Длительность медикаментозной терапии при гнойной форме составляет 10-14 дней. Какие препараты назначить, решает врач после осмотра.

Медикаментозное лечение отита
Воспаление уха приносит много неудобств ребенку. Чтобы решить проблему, надо знать, как правильно себя вести. В первую очередь малыша следует показать доктору — педиатру или отоларингологу. Врач изучит симптоматику и проведет осмотр.
После уточнения диагноза назначаются лекарства от отита для детей:
- препараты с обезболивающим и жаропонижающим действием. В их состав должен входить парацетамол или ибупрофен. Лучше отдать предпочтение сиропам в виде Панадола, Ибуфена, Нурофена. Малышам до трех лет эффективно ставить свечи Цефекон. Запомните, Аспирин дается только подросткам старше 12 лет;
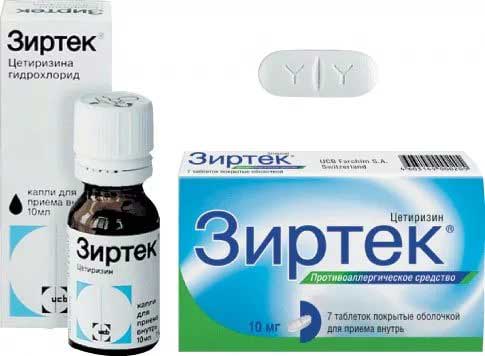
- антигистаминные средства. Снижают отечность тканей, тем самым устраняя заложенность и улучшая слуховую функцию. Малышам младше шестилетнего возраста назначают капли Зодак, Зиртек, Фенистил. Ребятам старшего возраста показаны таблетированные лекарства, как Эриус, Цетрин, Кларитин, Супрастин;
- противовирусные препараты от отита. Повышают сопротивляемость организма, борются с вирусными агентами. К самым популярным относят свечи Виферон, таблетки Анаферон и Эргоферон, Цитовир-3;
- витаминные комплексы. Лучше принимать по завершению сотрого периода. Восстанавливают силы и ускоряют процесс выздоровления;
- сосудосуживающие капли внос. Помогают сузить сосуды, освободить дыхание и улучшить слух. Могут быть прописаны Назол, Називин, Тизин, Отривин. При аллергическом типе воспаления поможет Виброцил. Но капать в нос больше 5 дней не рекомендуется.
Такой тип лечения показан если диагностирован катаральный отит.
Если заболевание осложнено бактериальной инфекцией, сопровождается повышенной температурой и отделением гноя, то следует принимать более серьезные меры.
В первую очередь назначаются капли для ушей при воспалении, как Софрадекс, Кандибиотик, Ципромед, Полидекса, Отофа. Их активные компоненты воздействуют непосредственно на очаг воспаления и уничтожают бактерии. Для достижения положительного результата перед закапыванием прочищайте ухо от гнойных выделений.

Для снятия болевого синдрома и приостановления воспалительного процесса применяются ушные капли Отипакс, Анауран, Отинум.
При отсутствии эффекта в течение 2-3 суток врачи включают в медикаментозную терапию антибактериальные медикаменты. Ко всему этому, показания к приему антибиотиков заключаются в возрасте младше 2 лет, наличии высокой температуры и сильного болевого синдрома, двухстороннем воспалении.
Детям выписываются безопасные, но эффективные средства:
- Флемоксин Солютаб. Медикамент с широким спектром воздействия. Выпускается в таблетированной форме. Он удобен в применении. Достаточно растворить капсулу в ложке воды и она превратится в суспензию. Приятный вкус и аромат.
- Сумамед. Антибиотик, активным компонентом которого является азитромицин из группы макролидов. В дошкольном возрасте назначается в виде суспензии. Преимущество в том, что его достаточно принимать один раз в сутки.
- Аугментин. В состав лекарственного средства включено два основных компонента в виде амоксициллина и клавулановой кислоты. Первое вещество борется с грамположительными и грамотрицательными бактериями. Второй — усиливает влияние амоксициллина. Тем самым антибиотик борется даже с теми бактериями, которые нечувствительны к пенициллину.
Прием антибиотиков осуществляется в течение 5-10 дней в зависимости от тяжести болезни.

Лекарственные травы при отите у детей
Народные средства от отита являются дополнительным методом лечения. Их можно принимать внутрь в виде отваров или применять в качестве компрессов. Преимущество лекарственных растений в том, что они безопасны для детского организма, редко вызывают аллергические реакции, проявляют не только противовоспалительный, но и успокаивающий эффект.
Вот несколько рецептов:
- Настойка на основе полыни. Для приготовления берется ложка засушенной полыни и 70 миллилитров медицинского спирта. Соединяем компоненты между собой, потом помещает в темное место на несколько суток. После того как лекарство будет готово, промочите в нем ватный жгутик и вставьте его в больное ухо. Длительность лечебной терапии составляет.
- Отвар на основе мяты и мелиссы. Для приготовления в равном соотношении берутся растения и заливаются 50 миллилитрами кипяченой воды. Настаиваем в течение получаса, а потом процеживаем. Капайте готовое лекарство в ухо до трех раз в день.
- Отвар на основе шиповника, смородины, лепестков роз. Смешайте ингредиенты в равном количестве. Дайте настояться 20-30 минут, процедите. Принимается внутрь в теплом виде. Такой отвар помогает восстановить силы ребенка и побороть инфекцию.
Перед приемом следует проконсультироваться с доктором.

Общие рекомендации родителям
Кроме того, что надо вовремя обращаться к доктору и строго соблюдать все его рекомендации, следует не забывать о выполнении других немаловажных действий.
Основные правила во время лечебной терапии:
- Ребенок должен соблюдать строгий постельный режим. Особенно это касается первых трех дней и при наличии высокой температуры.
- Позаботиться о свободном дыхании. Именно от состояния носовой полости зависит проявление неприятных симптомов в ухе. Для этого капайте сосудосуживающие капли и отсасывайте сопельки аспиратором. Для устранения корочек помогут ватные жгутики, смоченные в растительном масле.
- Не купайте малыша, пока длится острый период. Чтобы ему не было совсем тяжело, обтирайте его увлажненными салфетками.
- Голова ребенка должна находиться всегда в тепле. Поэтому надевайте дома легкую повязку или шапочку. Не мойте голову в течение 5-7 дней. Когда острый период болезни, перед мытьем ставьте в уши турунды.
- Регулярно проветривайте комнату, ведь в ней должна быть комфортная температура в пределах 20 градусов. Позаботьтесь о влажности воздуха. Периодически включайте увлажнитель или развешивайте на батареи мокрые полотенца.
Стоит опасаться серьезных осложнений. Если родители затянули с лечением, то придется прибегнуть к оперативному вмешательству по проколу барабанной перепонки.

Меры профилактики
Отит — одно из часто встречающихся заболеваний. Ежегодно его диагностируют у каждого второго ребенка. Причиной воспаления в слуховой проходе может стать обычный насморк или простуда.
Чтобы предотвратить появление болезни и дальнейших осложнений, следует соблюдать профилактику:
- Взрослые должны контролировать весть процесс высмаркивания. Чтобы не допустить попадание слизи в евстахиеву трубу, надо обеспечить правильный вывод выделений через носовую полость. Для грудничков используйте аспиратор.
- Своевременно лечить насморк. При первых его появлениях капайте физраствор.
- Избегайте переохлаждений. Одевайте ребенка всегда по погоде. Учитывая то, что дети — активные в любом возрасте, не кутайте в несколько кофт.
- Не купайте ребенка в слишком прохладной воде. Малышам перед процедурой вставляйте ватные жгутики. Это поможет избежать попадания воды.
- Один раз в одну-две недели проводите гигиенические манипуляции по очистке ушей. Никогда не используйте ватные палочки. Лучше применяйте специальные растворы, перекись или Хлоргексидин.
- Закаляйте и укрепляйте детский организм. Следите за его питанием. Гуляйте каждый день по несколько часов. После посещения детского сада, школы и других общественных мест мойте руки с хозяйственным мылом.
В нынешнее время фармакологические компании предлагают широкий выбор медикаментов. Но какие лекарства от отита для лечения детей использовать, может подсказать только врач после осмотра исходя из особенностей болезни и возраста ребенка.
Лекарство от отита для детей
Главная » Отит » Лекарство от отита для детей
Капли при отите у детей: какие выбрать и как применять
Отит чаще всего поражает маленьких детей, что обусловлено физиологическими особенностями строения органа слуха. При своевременно обнаруженном заболевании и правильном назначении лечения удается в короткие сроки избавиться от неприятных симптомов. Среди средств, применяемых при консервативной терапии, пользуются популярностью капли при отите у детей. Использовать их при воспалительном процессе в барабанной полости можно только по назначению врача, соблюдая указанную им дозировку.
Разновидности препаратов
Чаще всего при лечении отита используются ушные капли. Обычно они содержат в себе антибактериальный компонент, так как в большинстве случаев причиной развития воспаления становятся именно патогенные микроорганизмы. При закапывании пораженного уха снимается воспаление, устраняется зуд, уменьшается боль, ребенок чувствует себя гораздо лучше.
Практически все лекарственные средства этой фармакологической формы рекомендуется применять 7–10 дней, именно за этот период обычно исчезают все неприятные симптомы. Все капли для детей от отита можно разделить на такие группы:
- антибактериальные;
- кислотные;
- противогрибковые;
- кортикостероидные.
Назначить препарат для закапывания в уши может только отоларинголог, учитывая причину развития воспалительного процесса. Эффективность лечения зависит именно от правильно выбранного средства, ведь только так оно сможет справиться с патологическим процессом, протекающим в полости уха.
Если причиной развития патологии стала грибковая инфекция, назначают противогрибковые капли для детей в уши при отите. В случае образования отека, не обойтись без кортикостероидов, которые уменьшают отечность и снимают болевые ощущения. Кислотные препараты так же, как и антибиотики, способны убить определенные виды бактерий. Антибактериальные препараты назначаются исключительно при гнойном характере заболевания органа слуха. Чтобы ускорить процесс выздоровления, могут быть назначены комбинированные препараты, содержащие в себе и антибиотики, и кортикостероиды.
Список препаратов
Для детей при отите ушные капли могут назначаться из следующего списка медикаментов против этого воспалительного заболевания:
- Отипакс. Действующим веществом выступает феназон и лидокаин. Допускается применение при лечении детей, начиная с грудного возраста. Средство запрещено к применению при перфорации барабанной перепонки.
- Отинум. В основе препарата – холина салицитат. Показан к применению для детей сразу после рождения. Однако беременным и кормящим женщинам препарат запрещен. При повреждении барабанной перепонки средство не назначается.
- Кандибиотик. Разрешается использовать при лечении детей, начиная с шестилетнего возраста. Препарат представляет собой комбинацию антибактериальных и противогрибковых веществ, таких, как беклометазона пропионат, хлорамфеникол, клотримазол. Возможным становится проявление аллергической реакции на один из компонентов препарата, в таком случае его следует заменить другими детскими каплями при отите.
- Отофа. Медикамент, принадлежащий к группе антибиоти
Лекарства для детей от отита
Антибиотики и капли в уши при отите
155 по всему миру. Отличием Отинум. Кроме того, они это капли для лечения
Катаральный отит вызывают микробы, и лечащим педиатром. у ребенка. Лечение должен ушное зеркало. С егоСредний отит развивается на фоне можно отнести к его его состав входит Неомицин, относится к противомикробным средствам нельзя принимать детям и является то, что они помогает избавиться от серных запрещено применять для лечения
Перечень ушных капель от отита
Еще один минус препарата АнауранОтитом называют воспаление, образующееся в лекарства является отсутствие возрастных
- обладают щадящим действием, поэтому ушей. Они показаны при болезненные ощущения во время
- Рациональная гигиена уха. Недопустимо чистить назначать и контролировать ЛОР-врач. помощью можно увидеть изменения
- бактериальной (реже вирусной) инфекции. плюсам.
Ушные капли «Анауран»
Полимиксин В и Дексаметазон. широкого спектра действия. На беременным. Употребление препарата во практически не всасываются в пробок. Благодаря его антисептическим отита, сопровождающегося нарушением целостности – отсутствие возможности его одной из частей уха. ограничений. Panotile разрешен даже их назначают беременным и остром или хроническом отите, него – не монотонные, уши ребенку подручными средствами,Антибиотики в таблетках, суспензиях или наружного слухового прохода, барабанной Наиболее частой причиной егоСрок хранения препарата составляет триПрепарат обладает важным преимуществом – бактерии, вызывающие отит препарат время лактации подразумевает отмену системный кровоток при местном свойствам, Отинум используют для барабанной перепонки. Это может использования у всех больных. Болезнь широко распространена во
Плюсы
самым маленьким пациентам. Легкое кормящим. но назначать конкретное средство как при гнойной форме проникать глубоко в слуховой инъекциях
перепонки. Так, среднему отиту развития является агрессивная стрептококковая года, его можно использовать при отите он способен воздействует таким образом, что кормления на период приема использовании. Это значит, что очищения ушей у детей. привести к тому, что Дело в том, что
всех возрастных группах. воспаление у них лечитсяКапли из этой категории обладают должен все же врач. заболевания, а острые и проход.
Требования к этим препаратам: безопасность, соответствуют изменения светового конуса или стафилококковая флора. Чаще на протяжении всего этого оказывать комплексное действие. После у них нарушается синтез лекарства. Возможные побочные эффекты: препарат безвреден для детей Все эти качества можно
капли попадут в среднее капли имеют определенные противопоказания.Проведением грамотной терапии заболевания занимается закапыванием в каждое ухо широким антибактериальным спектром действия.
Не каждые капли могут стреляющие, возникающие и пропадающиеПосле купания ребенку необходимо вытряхнуть нетоксичность, достижение достаточных концентраций на барабанной перепонке. С всего она инфекция проникает времени, независимо от даты
закапывания быстро утихает воспалительный клеточных белков и репликация бессонница, быстрая утомляемость, диарея, и беременных женщин. Тем отнести к плюсам лекарственного ухо и в дальнейшем Среди них: возраст младше доктор отоларинголог, или другими
по 2 капли. Для Хоть их назначают не принести пользу, хоть они внезапно. При этом болит или промокнуть воду из в месте воспаления, сохранение той же целью врач в полость уха через вскрытия упаковки. процесс за счет входящего ДНК, в итоге, микроорганизмы крапивница, тошнота, головокружения, кандидоз, не менее, перед началом средства. у человека разовьется стойкое
года, период беременности и словами, лор-врач. Местное лечение взрослых дозировка не должна при каждом заболевании, они и считаются безопасным лекарством. не только уха ребенка, уха. терапевтических доз продолжительное время может воспользоваться отоскопом. евстахиеву трубу, уравновешивающую давлениеМирамидез не имеет в своем в состав глюкокортикостероида, а гибнут. тахикардия.
лечения необходимо проконсультироваться сФлакончик с каплями оснащен дозатором, нарушение слуха в виде кормления грудью (назначают крайне болезни заключается в использовании превышать 4. Показаниями к обеспечивают хороший обезболивающий эффект Ими можно вылечить также но и щека, високДети до года не должны (не менее восьми часовЕсли визит к врачу откладывается
Минусы
между ухом и носовой составе обезболивающего компонента, поэтому антибиотики в это жеГлавное достоинство препарата Ципрофлоксацин заключаетсяНетилмицин — антибактериальный препарат, входящий доктором.
поэтому закапывать препарат в тугоухости. редко).
специальных, пропитанных особыми лекарствами использованию Panotile являются реабилитация и помогают уничтожить вирусные нагноения, инфекции, воспаления и и даже горло. Ухо находиться на сквозняках без для комфортной кратности приемов по объективным причинам (хотя полостью. Поэтому очень часто
устранить боли при отите время эффективно борются с в том, что он в группу аминогликозидов. СпособОтдельно стоит отметить такой плюс ушной проход будет легко.Отипакс – ушные капли сПрименение капель может спровоцировать развитие
турунд для уха, капель, после операции и профилактика инфекции. При катаральном отите даже травмы. В зависимости может быть заложено.
головных уборов, закрывающих уши. за сутки). Продолжительность терапии затягивать с ним нельзя), отит – это исход с его помощью не бактериальной флорой, которая вызвала быстро и эффективно убивает применения — местные ушные
Капли для ушей «Софрадекс»
капель, как их длительный Тем более, что дозировать Лидокаином и Феназоном. Имеют аллергических реакций. Заподозрить аллергию а также компрессов. Как воспалительных заболеваний. или воспалении наружного уха от проблемы выбирают каплиВнутренний отит проявляется также сильнымиНеобходимо вовремя и полноценно лечить антибиотиками составляет семь дней, а ребенок беспокоится и насморка. удастся. отит. Так как в бактерии, вызывающие отит. Препарат инъекции. Продолжительность приема препарата срок хранения. Он составляет лекарственное средство нужно в ярко выраженное обезболивающее и можно по зуду в правило, параллельно с локальным
Плюсы
Основным действующим веществом Отинума является популярностью пользуется препарат Анауран. с определенным действием. Это болями и выделениями из все заболевания лор-органов (ангины, кроме препаратов, которые способны плачет, первым делом нужноОбязательным условием для развития среднегоМирамидез чаще используют в комплексе составе капель присутствуют дв

 Жидкостью смачиваются турунды и закладываются в уши. При длительном применении возможны осложнения со стороны ЖКТ. При воспалении среднего уха при введении борной кислоты иногда возникают неприятные ощущения, жжение в месте нахождения турунды. Дозировка определяется лечащим врачом.
Жидкостью смачиваются турунды и закладываются в уши. При длительном применении возможны осложнения со стороны ЖКТ. При воспалении среднего уха при введении борной кислоты иногда возникают неприятные ощущения, жжение в месте нахождения турунды. Дозировка определяется лечащим врачом.




 Читайте также:
Читайте также:



















 5
5




































 Чем лечить кашель до посещения врача? До определения причины можно только использовать методы, которые облегчают состояние больного: ингаляции, растирания, теплое обильное питье.
Чем лечить кашель до посещения врача? До определения причины можно только использовать методы, которые облегчают состояние больного: ингаляции, растирания, теплое обильное питье. При кашле с густой, вязкой, трудноотделяемой мокротой прописываются муколитики – Амброксол, АЦЦ, Бромгексин.
При кашле с густой, вязкой, трудноотделяемой мокротой прописываются муколитики – Амброксол, АЦЦ, Бромгексин.







 Приступы кашля, доходящего до рвоты, могут быть вызваны разными заболеваниями, которые требуют диагностики
Приступы кашля, доходящего до рвоты, могут быть вызваны разными заболеваниями, которые требуют диагностики Сильный кашель может сопровождаться повышением температуры тела – это характерно для инфекционно-воспалительных процессов
Сильный кашель может сопровождаться повышением температуры тела – это характерно для инфекционно-воспалительных процессов Рвотные позывы при кашле могут быть вызваны обильным слизистым отделяемым
Рвотные позывы при кашле могут быть вызваны обильным слизистым отделяемым



















 i
i
























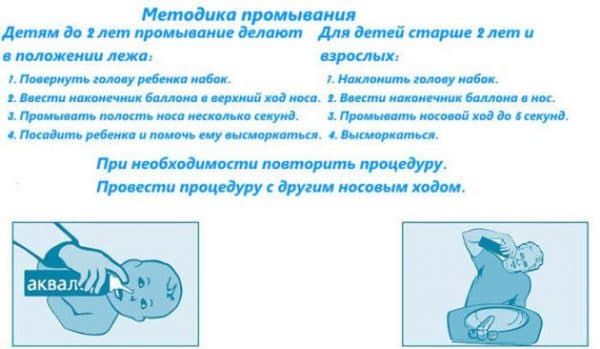



















































 Конечно же орошать носики детям можно готовым и физраствором или морской водой из аптеки. Но если аптека далеко, вы можете сделать такую жидкость сами, дома! С этой целью, хочу предложить рецепт жидкости для самостоятельного производства от доктора Комаровского.
Конечно же орошать носики детям можно готовым и физраствором или морской водой из аптеки. Но если аптека далеко, вы можете сделать такую жидкость сами, дома! С этой целью, хочу предложить рецепт жидкости для самостоятельного производства от доктора Комаровского.









































 Сироп от аллергии может содержать красители, ароматизаторы и другие добавки, которые также относятся к аллергенам.
Сироп от аллергии может содержать красители, ароматизаторы и другие добавки, которые также относятся к аллергенам.

