Что делать если в пищеводе застряла пища
В процессе еды может случится, что большой кусок застревает в горле из-за некачественного пережевывания, или может произойти заглатывание инородных предметов случайно. В таких случаях, если не оказать помощь, человек испытывает дискомфорт, болевые ощущения и т.д. Что делать в такой ситуации, должен знать каждый.


При неправильном заглатывании комок застревает в области бифуркации трахеи и возле нижнего пищевого сфинктера. Наиболее часто такая ситуация возникает у маленьких детей, психически больных людей и при алкогольном опьянении. То есть у тех, кто не может в силу каких-либо обстоятельств полноценно контролировать себя.
Что предпринять
Человек, чувствуя, что кость застряла в горле, должен сразу съесть что-либо вязкой консистенции. Например, картофельное пюре, хлеб, жирный кефир и т.д. Если после употребления этих продуктов комок не исчез, это может означать, что он застряла глубоко в тканях. В таком случае лучше обратиться к врачу, чтобы не усугубить ситуацию. Врачи утверждают, что если разжевывать хлеб, то можно навредить, так как жесткая масса может надломить кость, и кусочек, который вонзился в стенки пищевода, так и останется там. Далее может активироваться воспалительный процесс.
Если застрял плохо пережеванный кусок пищи, то рекомендуют попить жидкий мед. Спешить при этом не следует, при каждом глотке рекомендуется особенно активно задействовать глотательные мышцы. А также можно вызвать приступ чихания, так как при этом мышцы начинают ритмично сокращаться, и комок сам по себе продвигается.
Еще эффективным методом извлечения кости является употребление растительного масла. Иногда достаточно 1-2 ложек масла для того, чтобы кость сама выскользнула и прошла в желудок.
Медицинская помощь
Если методы, описанные выше, не помогают, необходимо отправиться к врачу. В больнице для начала вызовут рвоту, чтобы попробовать вытолкнуть комок. Далее человека полностью обследуют для того, чтобы понять, почему пища застревает в пищеводе.


Методами обследования являются рентгенография и эндоскопия. Первый метод нужен для того, чтобы определить, в каком отделе пищевода находится инородное тело. Эндоскопия позволяет врачу оценить состояние слизистой оболочки. Если пища не проходит по причине наличия новообразований, то с помощью этого прибора можно взять ткани на биопсию.
Обратите внимание! Довольно часто, если пища не проходит и вызывает болезненность, это может значить наличие патологии под названием ахалазия кардия. То есть когда нарушена миграция пищи в желудок.
А также если пища регулярно застревает в пищеводе, то этому могут быть и другие патологические причины:
- опухолевые образования в пищеводе;
- стеноз пищевода;
- атония;
- эзофагит инфекционного характера;
- химический ожог.


В таких случаях человеку нужно серьезное лечение, так как эти патологии могут привести к негативным последствиям. При всех этих состояниях будут болевые ощущения или дискомфорт за грудиной. При некоторых патологиях боли распространяются еще на шею или руку.
К ощущению кома в пищеводе приводят также неврозы. При стрессе у человека повышается артериальное давление, и в результате отекает слизистая оболочка. В таком состоянии человеку хочется есть, и еда проходит в узкое отверстие. Еще для этого характерно зацепление пищи за рыхлые миндалины и стенки пищевода. Вследствие этого появляется дискомфорт, который человек может принять за комок пищи. При такой причине человека полностью обследуют, особенно важно назначение врача психиатра. Это будут седативные лекарства.
Заключение
Каждый человек должен знать, что следует делать, если в пищеводе застряла пища, так как такая ситуация может возникнуть где-угодно и когда-угодно. Но если еда застревает в пищеводе часто, то следует пройти обследование.
возможно ли это, в каких случаях, как с этим справиться
– случайно или намеренно проглоченные чужеродные предметы или куски пищи, застрявшие в просвете пищеварительной трубки. Признаками инородного тела могут быть боль и спазм в пищеводе, дисфагия, гиперсаливация, респираторный синдром, удушье, отек тканей шеи, крепитация, кровавая рвота, лихорадка. Диагноз инородного тела пищевода подтверждают рентгенография пищевода и фиброэзофагоскопия. Лечение заключается в экстренном удалении инородного тела пищевода через эндоскоп или хирургическим путем.
Лечение инородного тела пищевода
Инородное тело пищевода относится к неотложной патологии и требует немедленного удаления эндоскопическим или хирургическим методом. Способ удаления определяется характером инородного тела, его прилеганием к стенкам, наличием повреждения пищевода. В некоторых случаях возможна консервативная тактика лечения инородных тел пищевода с назначением обволакивающих анестетиков, антибиотиков, сульфаниламидов, местным промыванием раствором фурацилина, диетой.
Эндоскопическое удаление инородного тела пищевода производят жестким или гибким эзофагоскопом (фиброэзофагоскопом): у взрослых процедура проводится под местной анестезией, у детей и эмоционально лабильных пациентов – под общим наркозом, введением миорелаксантов и интубацией трахеи. Зрительно контролируя происходящее, выполняют захват инородного тела специальными щипцами и аккуратно извлекают из пищевода раздельно и вместе с эндоскопом. После удаления инородного тела пищевода проводят контрольную контрастную рентгенографию с целью выявления признаков возможной перфорации его стенки. При неглубоком ранении пищевода (дефект менее 0,5 см, ложный ход до 0,8 см) назначается антибиотикотерапия с обязательным исключением энтерального питания, промывание дефекта или ложного хода.
При невозможности удалить инородное тело с помощью эзофагоскопа, неэффективности консервативного лечения, глубокой перфорации или кровотечении пищевода применяются различные оперативные вмешательства. В зависимости от высоты фиксации инородного тела в пищеводе выполняют эзофаготомию, медиастинотомию, лапаротомию с последующим активным дренированием параэзофагеального пространства, аспирацией и санацией воспалительного очага. После операции по поводу инородного тела пищевода назначается интенсивное противовоспалительное и дезинтоксикационное лечение, питание через зонд, в дальнейшем — щадящая диета.
Прогноз и профилактика инородных тел пищевода
Прогноз при ранней диагностике и своевременном удалении инородного тела пищевода обычно благоприятный; в случае перфорации его стенок, развитии гнойного воспаления — может быть серьезным. Летальность при инородных телах пищевода составляет 2%.
Профилактика попадания инородных тел в пищевод заключается в выработке правильного пищевого поведения (неторопливом приеме пищи, ее тщательном пережевывании и т д.), надежной фиксации съемных зубных протезов и изъятии их из полости рта на ночь. Не допускается удерживание во рту посторонних предметов, которые случайно могут быть проглочены. Во избежание детских травм необходим присмотр за детьми, исключение из их игр мелких предметов.
Стрессовые ситуации, расстройства работы желудка, патологии и многое другое может вызывать у человека ощущение, что пища застревает в области горла, при этом создаётся ощущение кома. Найти первопричину такого симптома самостоятельно невозможно, поэтому этот процесс лучше доверить специалистам, пройдя комплексный медицинский осмотр. Почему пища застревает и не проходит дальше, а также какие при этом наблюдаются симптомы, рассмотрим далее.
На самом деле, причин дискомфортных ощущений в горле, при которых еда стоит в горле, не достигая своего пункта назначения своевременно, может быть масса. При этом задерживаясь в горле, частички еды начинают гнить, ведь для этого процесса имеются все условия: влага и тепло. При этом у пациента наблюдается неприятный запах изо рта, боль в области горла, а также ощущение инородного тела. Причины этому могут быть как несерьёзными, которые легко устран
Что делать если пища застряла в пищеводе
Портал для родителей
Что предпринять
Человек, чувствуя, что кость застряла в горле, должен сразу съесть что-либо вязкой консистенции. Например, картофельное пюре, хлеб, жирный кефир и т.д. Если после употребления этих продуктов комок не исчез, это может означать, что он застряла глубоко в тканях. В таком случае лучше обратиться к врачу, чтобы не усугубить ситуацию. Врачи утверждают, что если разжевывать хлеб, то можно навредить, так как жесткая масса может надломить кость, и кусочек, который вонзился в стенки пищевода, так и останется там. Далее может активироваться воспалительный процесс.
Если застрял плохо пережеванный кусок пищи, то рекомендуют попить жидкий мед. Спешить при этом не следует, при каждом глотке рекомендуется особенно активно задействовать глотательные мышцы. А также можно вызвать приступ чихания, так как при этом мышцы начинают ритмично сокращаться, и комок сам по себе продвигается.
Еще эффективным методом извлечения кости является употребление растительного масла. Иногда достаточно 1-2 ложек масла для того, чтобы кость сама выскользнула и прошла в желудок.
Медицинская помощь
Если методы, описанные выше, не помогают, необходимо отправиться к врачу. В больнице для начала вызовут рвоту, чтобы попробовать вытолкнуть комок. Далее человека полностью обследуют для того, чтобы понять, почему пища застревает в пищеводе.
Методами обследования являются рентгенография и эндоскопия. Первый метод нужен для того, чтобы определить, в каком отделе пищевода находится инородное тело. Эндоскопия позволяет врачу оценить состояние слизистой оболочки. Если пища не проходит по причине наличия новообразований, то с помощью этого прибора можно взять ткани на биопсию.
Обратите внимание! Довольно часто, если пища не проходит и вызывает болезненность, это может значить наличие патологии под названием ахалазия кардия. То есть когда нарушена миграция пищи в желудок.
А также если пища регулярно застревает в пищеводе, то этому могут быть и другие патологические причины:
- опухолевые образования в пищеводе;
- стеноз пищевода;
- атония;
- эзофагит инфекционного характера;
- химический ожог.
В таких случаях человеку нужно серьезное лечение, так как эти патологии могут привести к негативным последствиям. При всех этих состояниях будут болевые ощущения или дискомфорт за грудиной. При некоторых патологиях боли распространяются еще на шею или руку.
К ощущению кома в пищеводе приводят также неврозы. При стрессе у человека повышается артериальное давление, и в результате отекает слизистая оболочка. В таком состоянии человеку хочется есть, и еда проходит в узкое отверстие. Еще для этого характерно зацепление пищи за рыхлые миндалины и стенки пищевода. Вследствие этого появляется дискомфорт, который человек может принять за комок пищи. При такой причине человека полностью обследуют, особенно важно назначение врача психиатра. Это будут седативные лекарства.
Каждый человек должен знать, что следует делать, если в пищеводе застряла пища, так как такая ситуация может возникнуть где-угодно и когда-угодно. Но если еда застревает в пищеводе часто, то следует пройти обследование.
Причины возникновения
Дисфагия пищевода бывает нескольких видов, имеющих различные предрасполагающие и непосредственно вызывающие заболевания факторы:
- Истинная, связанная с нарушением работы нервных элементов, управляющих процессом глотания.
- Функциональная, проявляющаяся при поражении центральной нервной системы. Сюда же относится псевдодисфагия – состояние, связанное с нарушением глотания, но истерического происхождения.
- Анатомическая — связанная с анатомическим препятствием прохождению пищевого комка по органу.
Заболевания пищевода наиболее часто служат причиной дисфагии, создавая препятствие для продвижения твердой или полужидкой пищи. Язвенная болезнь пищевода, рефлюкс-эзофагит, стриктуры в просвете органа, добро- и злокачественные новообразования и ряд других болезней связаны с данным состоянием.
Помимо этого, определенную роль могут играть заболевания и рядом расположенных органов, обуславливая сдавление пищевода и уменьшение его просвета. К таким болезням относят: пищеводную грыжу диафрагмы, различные формы зоба, в частности, узловой, аневризму грудного отдела аорты, опухоли в средостении.
Основные проявления
Истинная дисфагия связана с нарушением процесса перехода пищевого комка из полости рта в ротоглотку и в пищевод. Подобная ситуация связана с поражением нервных элементов, играющих ключевую роль в процессе управления актом глотания, в результате чего его работа дискоординируется, и у пациента возникают характерные симптомы: рефлекторный кашель, спазм дыхательных путей и одышка.
При функциональной дисфагии, чаще всего ассоциированной с неврозами и истериями, нарушение проходимости пищевода связано с повышением активности нервной системы и может возникать только при употреблении больным определенной еды. При этом больной жалуется, что в пищеводе застряла пища и может испытывать болевой синдром.


Пациентка жалуется на чувство кома в горле
При заболеваниях пищевода (эзофагиты различной причинной обусловленности, эрозии и язвенные поражения, стриктуры) сам процесс глотания не нарушен, однако перемещение пищевого комка по пищеводу приводит к появлению у больного болевых ощущений в области грудины, изжоги, а иногда и отрыжки кислым. Последний симптом связан с тем, что желудочный сок постоянно забрасывается в ротовую полость. Все симптомы усиливаются при горизонтальном положении больного, а также после приема пищи перед сном. Помимо указанных изжоги, боли и отрыжки, у больных может наблюдаться охриплость голоса, чувство нехватки воздуха и одышка, а также чрезмерное слюноотделение.
Что делать если появились любые из проявлений дисфагии? Необходимо обратиться к лечащему врачу для проведения диагностических мероприятий.
Методы диагностики дисфагий
Дисфагия – это не самостоятельное заболевание, а симптом другой болезни.
Выяснение причины дисфагии требует тщательного подхода врача к клиническому осмотру больного, выяснению истории его жизни и развития заболевания, а также особенностей питания и образа жизни. После предварительного сбора данных могут быть назначены дополнительные методы исследования:
- Эндоскопическое обследование пищевода и желудка может помочь в большинстве процентов случаев. С помощью данного метода врач имеет возможность визуально оценить пищевод и выявить причины, вызывающие дисфагию. С помощью данного обследования можно поставить диагноз язвенной болезни желудка и рефлюкс-эзофагит.
- В случае подозрения на опухолевый процесс в пищеводе проводят фиброэзофагогастроскопию с биопсией. Небольшой кусочек слизистой оболочки органа забирается на специальное морфологическое исследование, где и будет подтвержден или не подтвержден диагноз опухоли.
- При подозрении на диафрагмальную грыжу с выходом пищевода и части желудка в грудную полость, проводят рентгенологическое исследование с применением контрастного вещества.
- При язвенной болезни актуально выявление бактерии Helicobacter pylori, вызывающей воспаление в слизистых оболочках и язвенную болезнь.
Если с помощью указанных методов установить причину дисфагии не удается, то необходимо обратиться к врачу-неврологу, так как симптом, скорее всего, имеет неврологическую обусловленность. Скопление застрявшей пищи в этом случае связано с нервно-рефлекторными реакциями.
Методы лечения при дисфагии
Подбор методов лечения осуществляет только лечащий врач после проведения необходимого обследования.


Лечение дисфагии направлено на устранение основного заболевания
Лечение дисфагии должно быть направлено на устранение причины, вызывающей нарушение прохождения пищевого комка по пищеводу. Для этого могут использоваться как терапевтические, так и хирургические методы. При явлениях истинной дисфагии и забросе пищи в дыхательные пути, необходимо проведение экстренной медицинской помощи, заключающейся в удалении частиц пищи из трахеи и бронхов, а также их санации, и обеспечении питания пациента через зонд. Очень важно проводить профилактику аспирационной пневмонии в подобных случаях.
Каждый больной должен смочь изменить свой рацион питания. В пищу должны употребляться мягкие, легко перевариваемые продукты, такие как: пареные или отварные овощи, нежирное мясо птицы или рыба. Из рациона необходимо полностью исключить все жирные, острые, горячие продукты, а также любой фаст-фуд, способные вызывать раздражение слизистых оболочек и их повреждение. Также, всем больным рекомендуется отказаться от приема алкогольных напитков и табакокурения.


Пациентам с дисфагией рекомендуется отказаться от вредных привычек
В питании рекомендуется придерживаться определенных рекомендаций:
- Необходимо дробное питание: прием пищи небольшого объема 5-6 раз за сутки.
- Пища должна всегда быть мягкой и тщательно пережевываться.
- Запивать еду необходимо одним-двумя стаканами чистой воды.
- После приема пищи сохранять вертикальное положение тела в течение 2-х часов и в этот период отказаться от выполнения физической нагрузки.
При дисфагии, вызванной язвенной болезнью и забросом желудочного сока в пищевод, рекомендуется использовать следующие группы препаратов:
- Обволакивающие средства (Фосфалюгель, Маалокс), которые создают защитную пленку на поверхности слизистых и нейтрализуют соляную кислоту, снижая агрессивность содержимого желудка.
- Средства, снижающие секрецию соляной кислоты (Рабепразол, Омез, Ранитидин) уменьшают кислотность желудочного сока.
- Прокинетики обеспечивают ускорение прохождения пищевого комка через пищевод и желудок, предупреждая развитие рефлюксов.


Лекарства, стимулирующие моторику желудочно-кишечного тракта
Правильный подбор лекарственных средств и их прием должен проходить под наблюдением лечащего врача.
При некоторых заболеваниях больным с дисфагией показано хирургическое лечение. Подобный подход используется для лечения опухолей – плоскоклеточного рака пищевода и аденокарциномы. Только радикальное удаление рака позволяет улучшить прогноз продолжительности и качества жизни у больного.
Проведение операции необходимо и при грыжах пищевода, так как медикаментозные средства могут только скрыть симптомы, но на саму причину их появления не влияют. С этой целью проводят хирургическое лечение, направленное на восстановление правильного расположения органов брюшной полости и укрепление пищеводного отверстия диафрагмы.
Дисфагия – симптом, который может появляться периодически и не вызывать серьезного дискомфорта. Однако, каждому необходимо помнить, что за ним иногда скрываются опасные заболевания, такие как опухоли. Поэтому при появлении нарушения глотании и изжоги, всегда необходимо обращаться за профессиональной медицинской помощью.
В процессе еды может случится, что большой кусок застревает в горле из-за некачественного пережевывания, или может произойти заглатывание инородных предметов случайно. В таких случаях, если не оказать помощь, человек испытывает дискомфорт, болевые ощущения и т.д. Что делать в такой ситуации, должен знать каждый.
При неправильном заглатывании комок застревает в области бифуркации трахеи и возле нижнего пищевого сфинктера. Наиболее часто такая ситуация возникает у маленьких детей, психически больных людей и при алкогольном опьянении. То есть у тех, кто не может в силу каких-либо обстоятельств полноценно контролировать себя.
Что предпринять
Человек, чувствуя, что кость застряла в горле, должен сразу съесть что-либо вязкой консистенции. Например, картофельное пюре, хлеб, жирный кефир и т.д. Если после употребления этих продуктов комок не исчез, это может означать, что он застряла глубоко в тканях. В таком случае лучше обратиться к врачу, чтобы не усугубить ситуацию. Врачи утверждают, что если разжевывать хлеб, то можно навредить, так как жесткая масса может надломить кость, и кусочек, который вонзился в стенки пищевода, так и останется там. Далее может активироваться воспалительный процесс.
Если застрял плохо пережеванный кусок пищи, то рекомендуют попить жидкий мед. Спешить при этом не следует, при каждом глотке рекомендуется особенно активно задействовать глотательные мышцы. А также можно вызвать приступ чихания, так как при этом мышцы начинают ритмично сокращаться, и комок сам по себе продвигается.
Еще эффективным методом извлечения кости является употребление растительного масла. Иногда достаточно 1-2 ложек масла для того, чтобы кость сама выскользнула и прошла в желудок.
Медицинская помощь
Если методы, описанные выше, не помогают, необходимо отправиться к врачу. В больнице для начала вызовут рвоту, чтобы попробовать вытолкнуть комок. Далее человека полностью обследуют для того, чтобы понять, почему пища застревает в пищеводе.
Методами обследования являются рентгенография и эндоскопия. Первый метод нужен для того, чтобы определить, в каком отделе пищевода находится инородное тело. Эндоскопия позволяет врачу оценить состояние слизистой оболочки. Если пища не проходит по причине наличия новообразований, то с помощью этого прибора можно взять ткани на биопсию.
Обратите внимание! Довольно часто, если пища не проходит и вызывает болезненность, это может значить наличие патологии под названием ахалазия кардия. То есть когда нарушена миграция пищи в желудок.
А также если пища регулярно застревает в пищеводе, то этому могут быть и другие патологические причины:
- опухолевые образования в пищеводе;
- стеноз пищевода;
- атония;
- эзофагит инфекционного характера;
- химический ожог.
В таких случаях человеку нужно серьезное лечение, так как эти патологии могут привести к негативным последствиям. При всех этих состояниях будут болевые ощущения или дискомфорт за грудиной. При некоторых патологиях боли распространяются еще на шею или руку.
К ощущению кома в пищеводе приводят также неврозы. При стрессе у человека повышается артериальное давление, и в результате отекает слизистая оболочка. В таком состоянии человеку хочется есть, и еда проходит в узкое отверстие. Еще для этого характерно зацепление пищи за рыхлые миндалины и стенки пищевода. Вследствие этого появляется дискомфорт, который человек может принять за комок пищи. При такой причине человека полностью обследуют, особенно важно назначение врача психиатра. Это будут седативные лекарства.
Заключение
Каждый человек должен знать, что следует делать, если в пищеводе застряла пища, так как такая ситуация может возникнуть где-угодно и когда-угодно. Но если еда застревает в пищеводе часто, то следует пройти обследование.


Верхний отдел пищеварительной системы нередко подвергается развитию разного рода патологий, самая распространенная из которых характеризуется тем, что пища застревает в пищеводе.
Глотательная дисфункция часто образуется вследствие различных функциональных нарушений в человеческом организме, органических сбоев или попадания инородных тел в пищеводную трубку.
Последующее развитие подобных состояний влечет за собой опасные отклонения в деятельности органов желудочно-кишечного тракта, поэтому важно вовремя обратить внимание на тревожные сигналы, сопровождающие данные процессы.
Причины застревания инородных тел в пищеводе
Задержка инородных предметов в пищеводном канале – явление распространенное. Нередки случаи, когда дети могут проглатывать пуговицы, мелкие детали конструкторов, монеты и значки.




Рассмотрим ряд факторов, которые приводят к задержке пищи и чужеродных предметов внутри организма:
- крупный размер постороннего предмета, по сравнению с пищеводным просветом;
- наличие у чужеродного тела заостренных краёв, благодаря которым оно с лёгкостью впивается в мягкие ткани пищеводной трубки;
- длительное спазмирование мышц пищеводного канала в области его сужения;
- наличие новообразований, рубцов, грыж и прочих патологий пищеводной трубки, которые частично перекрывают её просвет и препятствуют нормальному прохождению пищевых масс по пищеводу в желудок.


Что делать, если инородное тело застряло в горле?
Зачастую, спровоцировать расстройство глотания могут не только заболевания пищевода, но и посторонние предметы, самопроизвольно задержавшиеся в пищеводной трубке при проглатывании. Так, например, если рыбная кость застряла в пищеводе, это может привести к образованию воспалительного процесса и нагноений в пищеводных стенках.


Рыбные косточки, в большинстве своём, имеют острые края, которые с легкостью впиваются в нежные ткани горла. Помимо этого, они очень тонкие и их не всегда удаётся заметить во время приёма пищи.
Симптомы застревания кости в горле:
- Боль при глотании. Колющие ощущения локализуются в месте застревания кости. Боли могут быть острые и резкие, особенно если это касается рыбных костей.
- Стойкое ощущение присутствия инородного тела в области глотки, гортани или пищеводной трубки.
- Чувство царапания, при попытке проглотить пищу.
- Ощущение припухлости в горле, по причине возможного отека мягких тканей шеи.
- Кашель, вызванный першением в горле.
- Рвотные позывы, нередко возникающие вследствие непрерывного кашля.
- Затрудненное дыхание. Симптом проявляется в результате отечности тканей горла.
Какие меры предпринять в этом случае?
Если кость застряла в пищеводе, можно воспользоваться давними, проверенными способами извлечения кости в домашних условиях:


Употребить внутрь продукты вязкой консистенции, такие как: кефир, картофельное пюре или йогурт. Данные продукты способны протолкнуть кость в пищевод, однако лишь в том случае, если кость застряла не слишком глубоко в тканях. Также, можно использовать продукты с мягкой текстурой (зефир, банан), которые обволокут косточку и она не сможет продолжать вредить целостности слизистого покрова.- Проглотить кусочек чёрствого ржаного хлеба – пожалуй, наиболее распространенный метод по проталкиванию кости по пищеводу. Однако опасность этого способа заключается в том, что хлебный кусок может надломить косточку и ещё глубже вонзить её в ткани.
- Неспешно выпить меда, желательно жидкой консистенции. При этом необходимо проявить активность глотательными мышцами. Данный метод весьма эффективен, в случае если застряла еда в пищеводе.
- Употребить внутрь пару ложек растительного или оливкового масла, благодаря чему кость может выскользнуть и проследовать дальше по пищеварительному тракту.
- Вытолкнуть застрявшую кость из тканей гортани поможет рвота. Вызвать рвотные массы нужно путём мягкого надавливания на корень языка.
- Можно попробовать извлечь косточку с помощью небольшого куска марли, намотанного на палец. По предполагаемому месту застревания нужно аккуратно провести пальцем с марлей, в результате чего, инородное тело может зацепиться за ткань и выбраться наружу.
- Устранить ощущение застрявшей пищи в пищеводе можно вызвав приступ сильного чихания. Если понюхать черный перец, эффект не заставит себя долго ждать. При чихании происходит динамичное сокращение мышц, что способствует отторжению кости.


В случае если застрявшая косточка хорошо просматривается, можно применить механический метод извлечения – пинцет. Его необходимо предварительно продезинфицировать антимикробным веществом, например спиртом. Процедуру нужно проводить при хорошем освещении, аккуратно придавливая ложкой язык. Может ли таблетка застрять в пищеводе? Нередки такие случаи, причем это наблюдается в верхней, шейной части пищевода, где он имеет физиологическое сужение. Если таблетка застряла в пищеводе – что делать? Паниковать не стоит, поскольку любая лекарственная пилюля, предназначенная для приёма внутрь, имеет свойство рассасываться в течение 30 минут. Если у больного нарушена глотательная функция, а принимать таблетки ему необходимо постоянно, рекомендуется перед приёмом измельчать их до порошковой консистенции и запивать водой.
Что делать, если таблетка застряла в пищеводной трубке и никак не хочет покидать его пределы?
- в первую очередь – не паниковать: во время страха и испуга происходит спазм мышц гортани, что усугубит ситуацию;


выпейте несколько кружек теплой воды или чая — обильное тёплое питьё нейтрализует спазм и размягчит таблетку;- выполняйте плавные, круговые движения шеей, в процессе чего, постоянно сглатывайте слюну;
- возьмите небольшой кусочек отварного картофеля и проглотите его, если есть такая возможность;
- аккуратное покашливание, также, способно протолкнуть таблетку, в случае если она находится неглубоко.
Что делать если пища застряла в пищеводе и длительное время находится в нём?
В этом случае могут развиться тяжелые осложнения, такие как: некроз слизистой оболочки, пролежни, язвы и воспалительные процессы (эзофагит). Важно понимать, что попадание постороннего предмета или пищевой застой внутри пищеводной трубки, напрямую связаны с получением травм пищевода и развитием серьёзных патологий.




Полезное видео
Ощущение что в пищеводе что то застряло встречается у многих пациентов. Как быть, если кусок застрял в пищеводе, что делать при этом. Важные рекомендации в этом видео.
Диагностические процедуры
Первостепенное значение имеет осмотр больного и сбор анамнеза. Врач тщательно осматривает глотку, гортань и шейную область пациента, затем назначает рентгенограмму пищевода (подробнее о ней) и эзофагоскопию.


Благодаря этим методам диагностики, можно детально исследовать целостность эзофагеальной стенки и слизистой оболочки пищеводного канала, а также глубину поражения и степень осложнения патологического процесса.
На основании этих данных врач определяет необходимость хирургического вмешательства.
Полная обтурация пищевода | Современные технологии
Фото носит иллюстративный характер. Из открытых источников.
Застревание пищи в пищеводе — одно из срочных состояний, с которыми сталкиваются эндоскописты и врачи скорой помощи. Общая схема проста: при быстром глотании большого количества плотной пищи она застревает в пищеводе и вызывает его закупорку. Пациент испытывает боль в груди, ощущение инородного тела и дискомфорт, слюнотечение, чувство тревоги.В большинстве случаев ущемления происходят у людей, у которых уже есть какая-то патология пищевода. Кольца, стриктуры, опухоли, воспаления и состояние, называемое эозинофильным эзофагитом, являются общими условиями, которые могут привести к такому осложнению. Мясо наиболее распространенный продукт, вызывающий ущемление, поскольку оно твердое и не распадается на мелкие части с течением времени.
Застревание чужеродного тела в пищеводе — третья по частоте после верхнего и нижнего желудочно-кишечного кровотечения чрезвычайная ситуация. С возрастом риски повышаются, особенно для пациентов старше семидесяти лет (Longstreth G. et al, 2001).
Этиология и факторы риска
Ущемление пищи в пищеводе возникает в результате различных заболеваний, связанных с патологией мышечного слоя пищевода, нервно-мышечной и внутрипросветной (см. табл. 1, 2), однако наиболее часто обструкция бывает у пожилых людей и вызвана плохо пережеванной пищей. Необычные причины ущемления инородного тела отмечены у пациентов с герпетическим и эозинофильным эзофагитом (Heine R., 2009). К факторам риска относят умственную отсталость, психические расстройства, употребление алкоголя.
Что такое «инородное тело пищевода» и чем это понятие отличается от термина «ущемление пищи»?
Инородное тело пищевода — любой объект, застревающий в нем. Например, у маленького ребенка им может стать всякий посторонний предмет, попавший в рот. Сегодня это чаще всего монеты (85 %). Застревающая пища представляет собой самую большую группу инородных тел пищевода и обычно удаляется легче, чем истинные инородные тела (они представляют серьезную опасность, особенно острые).
Каковы основные причины ущемления пищи?
У взрослых основными причинами являются структурные заболевания или заболевания пищевода, в первую очередь
эозинофильный эзофагит. При этом расстройстве твердая пища застревает в пищеводе с перерывами. Еще совсем недавно самой распространенной причиной застревания было кольцо Шацкого — классическая картина прерывистой дисфагии, которая разрешалась после того, как первая часть пищи преодолевала пищевод. Чтобы помочь таким пациентам, обычно прибегали к дилатации. В настоящее время кольцо Шацкого довольно редко встречается в практике гастроэнтерологов из-за широкого использования ингибиторов протонного насоса.
Какие симптомы наблюдаются у пациентов с инородными телами пищевода и ущемлением пищи?
Пациент жалуется на внезапное возникновение дисфагии во время еды, одинофагию, боли в груди или неспособность проглатывать слюну (сиалорея). Пострадавший не может четко определить место локализации застрявшего объекта. В летние и осенние месяцы чаще отмечается эозинофильный эзофагит (Larsson H. et al, 2011). Возможно, это сезонная вариация, связанная с воздействием аэроаллергенов.
Диагностика
Анамнез имеет решающее значение — важно получить как можно более точную информацию от пациента. Врачу нужно знать, является ли препятствующий объект пищей или инородным телом (разные протоколы лечения). Застревание пищи обычно не считается экстренной медицинской ситуацией, у врачей больше времени для исследования этих пациентов.
При физикальном обследовании в отделении неотложной помощи могут выявляться гипоксемия, тахикардия и высокое кровяное давление, особенно при продолжительной обструкции куском пищи, связанной с компрометацией дыхательных путей и чрезмерным кашлем. Отмечаются и такие признаки, как эритема, болезненность и крепитация в результате перфорации ротоглотки или проксимального пищевода. Истечение слюны свидетельствует о непроходимости пищевода.
Диагноз выставляется на основании анамнеза и клинических данных; в подозрительных случаях ущемление металлического инородного тела подтверждается выполнением обзорных рентгенографий шеи и грудной клетки в двух проекциях. Разница между монетой и круглой батарейкой чрезвычайно важна и должна определяться как можно быстро — эти объекты удаляются по-разному. Пациенты с закупоркой пищевода куском мяса могут быть подвергнуты обзорной рентгенографии, она может показать скопление жидкости выше препятствия и признаки аспирационной пневмонии.
Контрастное обследование с использованием бария или гастрографина не рекомендуется из-за покрытия инородного тела контрастным веществом, которое препятствует дальнейшему эндоскопическому обследованию, а также может попасть в легкие. КТ-сканирование шеи и груди обычно не требуется, если подозрение на перфорирование невысокое.
Эндоскопическая помощь
В первую очередь необходимо провести оценку дыхательных путей пациента. Проксимальное расположение куска пищи в пищеводе может потребовать общей анестезии и интубации. Вмешательство зависит от времени, прошедшего с момента приема пищи, анатомического расположения проглоченного объекта, размера и формы инородного тела, возраста пациента.
С большинством ущемлений пищи в пищеводе можно справиться с помощью гибкого эндоскопа при седативном воздействии. Эндоскопическое лечение предполагает извлечение пищи или низведение болюса в желудок. Экстракция включает частичное удаление либо удаление блока с помощью различных приспособлений. Извлекающие устройства: щипцы «крысиный зуб» и «крокодил», полипэктомические петли, захваты полипов, корзинки Дормиа, сачки для извлечения. Насадочные колпачки защищают слизистую оболочку пищевода от разрывов при извлечении острых предметов.
Немедленное вмешательство требуется, если пациент не способен глотать слюну или у него выраженный дистресс. Нет риска аспирации — нет необходимости в срочных действиях, однако не стоит откладывать эндоскопию более чем на 24 часа, т. к. возрастает риск осложнений.
Эндоскопическое исследование позволяет подтвердить и уточнить место ущемления. Оно может быть локализовано в любой части пищевода. Использовать средства для размягчения мяса (папаин, уксус) не рекомендуется, так как это может привести к тяжелому повреждению (эрозии, перфорации). Пищевой объект обычно удаляется блоком корзинкой или методом окускования. Биопсийные щипцы для этого не годятся.
При уменьшении куска в размерах он может выйти под эндоскопическим контролем. Если можно обойти препятствие эндоскопом и войти в желудок, аппарат извлекают и легким давлением на инородное тело проталкивают его внутрь. При других условиях нельзя проталкивать мясо в желудок, ведь значительное число патологий пищевода (стриктуры, кольца, стеноз) может быть расположено дистальнее вклинения. Такие попытки приводят к перфорации. Мясо может быть удалено с помощью колпачка, надетого на дистальный конец эндоскопа. Присасывание к биопсийному каналу безуспешно. Если нет фирменного колпачка, его можно сделать из прозрачной силиконовой трубки. К туннельному обзору легко привыкнуть, несложно ориентироваться. Когда часть мяса удалена, оставшееся может опуститься в желудок.
Осложнения эндоскопии редки, но происходят в 1–6 % случаев. Наиболее распространенное — неудачная экстракция, требующая второй попытки или иного лечения. К осложнениям относят небольшие дистальные рваные раны пищевода с просачиванием крови, разрыв пищевода в гастроэзофагеальном переходе и инфицирование, фибрилляцию предсердий, бронхоспазм (Crockett S. et al, 2013).
Рекомендации врачу
- Избегайте контрастных рентгенологических исследований перед удалением инородного тела
- Необходима консультация оториноларинголога (для инородных тел на уровне м. cricopharyngeus или выше)
- Экстренное (до 6 часов) удаление ущемления болюса пищи и инородных тел при полной непроходимости пищевода
- Приемлемые методы включают в себя удаление блоком, частичное удаление и технику осторожного проталкивания
Клинический случай
Пятнадцатилетний подросток ел борщ с курицей, почувствовал, как комок пищи застрял в пищеводе. К врачу обратился на следующий день, так как с ним такое уже случалось, но неприятные ощущения проходили сами собой. Со слюной не справлялся.
При эзофагоскопии заметны кольцевидные сужения, аппарат (9 мм) испытывает резистентность при продвижении. В нижней части пищевода полная обтурация просвета куском белого мяса. Заключение: эозинофильный эзофагит; мелкокалиберный пищевод; кольцевидный пищевод; инородное тело пищевода.
Удаление инородного тела из просвета пищевода с помощью эндоскопа:
а) полная обтурация комом плотной пищи;
б) удаление кома одним блоком петлей;
в) кольцевидный пищевод во время контрольного осмотра;
г) и д) разрывы слизистой на 12-ти и ниже на 11-ти часах;
е) кольцевидная стриктура пищевода на месте ущемления пищи;
ж) удаленный кусок мяса.
Фармакологическое лечение ущемления пищи в пищеводе
Способы проведения верхней эндоскопии разнообразны, но любая попытка разрешить ущемление в пищеводе опасна, если эндоскопист не распознает дистальную патологию пищевода (Quinn P., Connors P., 1999). Отсроченные вмешательства (спустя 24 часа) часто связаны с более длительной терапевтической эндоскопией и изъязвлением пищевода с одинофагией (Wu W. et al, 2011). При удалении болюса пищи используются и фармакологические агенты. Бускопан, глюкагон, папаверет, бензодиазепины, блокаторы кальциевых каналов и нитраты — доступные консервативные варианты. Нефармакологические агенты включают папаин, воду и шипучие вещества.
Бускопан. Это периферически действующий антимускариновый и антихолинергический агент, спазмолитическая активность которого расслабляет нижний пищеводный сфинктер (НПС). Сообщения о его эффективном использовании в смещении болюса пищи разнообразны. Basavaraj S. и др. (2005) показали, что смещение пищевого болюса после внутривенного введения бускопана не коррелирует с типом пищи или продолжительностью симптомов до его введения. Другие сообщения не отразили никакой разницы в спонтанном вытеснении пищевого болюса у пациентов, которые получали бускопан, и у тех, кому этого не делали (Anderson R., Lee J., 2007). Результаты вариабельны. Препарат противопоказан пожилым пациентам с глаукомой.
Глюкагон. Этот полипептид вызывает расслабление гладких мышц мочеполового тракта и билиарного дерева. Желудочно-кишечные эффекты включают ингибирование моторики желудка и кишечника (Khayat Y., 2013). Благодаря этим свойствам он используется отдельно или в сочетании с другими адъювантными агентами у пациентов с ущемлением пищи в пищеводе. Что касается эффекта глюкагона, отмечалось значительное снижение среднего давления покоя НПС с увеличенными дозами внутривенного глюкагона (0,25 и 0,5 мг). Релаксация пищевода значительно снижалась после внутривенной дозы 0,25 мг глюкагона. При более высоких дозах (0,5 мг против 1,0 мг) никакого дальнейшего снижения функциональных параметров сфинктеров пищевода не наблюдалось. Они мало влияли либо не влияли вовсе на расслабление гладких мышц, содержащих такие структуры, как дистальные кольца пищевода или стриктуры (Sodeman T. et al, 2005).
Доза и введение: внутривенно 0,25 или 0,5 мг, ожидаемый период латентности (30–60 секунд до воздействия на гладкие мышцы пищевода), период действия от 4 до 15 минут (зависит от дозировки).
Противопоказания: гиперчувствительность к глюкагону, феохромоцитома, инсулинома в анамнезе. Побочные эффекты включают тошноту, рвоту, абдоминальные расстройства, диарею, кожную сыпь или сухость во рту (Khayat Y., 2013).
Папаверет. Содержит смесь гидрохлоридных солей опийных алкалоидов. В одном отчете показано, что использование папаверета в лечении ущемления пищи в пищеводе в дозе 0,3 мг/кг массы тела вызвало смещение пищевого болюса в течение 12 часов у 13 из 15 пациентов. Действие объясняется снижением тонуса гладких мышц — он повышен при наличии инородного тела в пищеводе (Nigam A., Narula A., 1990).
Бензодиазепины. Мышечные спазмы, рассматриваемые как причина ущемления болюса пищи, снимались с помощью внутривенного введения диазепама 2,5–10 мг в рандомизированном исследовании (Trenkner S. et al, 1983; Tibbling L. et al, 1995). Дополнительно, если не было ответа на диазепам, вводился глюкагон. Гипотеза мышечного спазма как важной причины обструкции пищевода была отвергнута. Авторы предлагают изучить другую медикаментозную терапию как альтернативу спазмолитикам.
Блокаторы кальциевых каналов. Эти химические соединения, используемые при лечении ИБС и системной гипертензии, оказывают действие, истощая резервы внутриклеточного кальция и модулируя гладкие мышцы, прежде всего пищевода. Несколько исследований, проведенных для оценки эффектов нифедипина на манометрические данные нормального пищевода, главным образом НПС, показали снижение этих параметров (Blackwell J. et al, 1981; Gelfond M. et al, 1982; Bell A., Eibling D., 1982). Сообщение Elson N. и Taylor I. (1986) показало эффективность сублингвального жидкого нифедипина в дозе 10 мг. Когда нифедипин использовался для лечения различных расстройств дисмоторики у пациентов с диффузным спазмом пищевода, ахалазией и пищеводом Щелкунчика, наблюдалось значительное снижение давления и амплитуды НПС (Blackwel J. et al, 1981; Bortolotti M., Labo G., 1981; Traube M. et al, 1984).
Верапамил — еще один препарат, который, как сообщается, уменьшает давление НПС при использовании как в оральной, так и во внутривенной форме (Silverstein B. et al, 1982; Richter J. et al, 1984). Эта группа лекарств снимает симптомы дисмоторики пищевода, но в настоящее время не рекомендована для рутинного использования.
Нитраты. Изосорбида динитрат при использовании в сублингвальной дозе в 5 мг вызвал значительное снижение среднего базального давления НПС по сравнению с 20 мг нифедипина у пациентов с ахалазией (Gelfond M. et al, 1982). Нитраты еще не использовались для лечения острого ущемления пищи на регулярной основе.
Шипучие агенты. Композиция состоит из бикарбоната натрия, лимонной кислоты и симетикона и растворяется в 30 мл воды. Образующийся газ проталкивает болюс пищи вниз (Kaszar-Seibert D. et al, 1990). Обструкция разрешалась в 12 случаях. Пациенты с кольцами пищевода более 5 мм в нижней части пищевода лучше отзывались на лечение. Процедуру переносили хорошо, аспирация ни у кого не отмечена.
Другим агентом, используемым для газообразования, является винная кислота, затем сразу же принимается бикарбонат натрия. Оба продуцируют углекислый газ в пищеводе, он помогает протолкнуть болюс в желудок (Friedland G., 1983). Однако некоторым пациентам потребовалась эндоскопия.
Поиск новых методов
Доброкачественная стриктура пищевода — неразрешимая проблема, которая требует долгосрочной стратегии лечения. Время от времени у этих пациентов случается острая закупорка пищевода непережеванной пищей. Вероятность спонтанного пассажа болюса мала. Результаты исследования Karanjia N. и Rees M. (1993) свидетельствуют о том, что острая обструкция болюсом пищи, даже в стриктуре, может эффективно разрешиться введением аэрированного напитка, например кока-колы, перед эндоскопией. Вполне вероятно, что газированные напитки могут проникать в болюс и вызывать его распад, выделяя углекислый газ. Кроме того, если напиток просочился в желудок, высвобождение газа внутри него может сместить болюс при отрыжке. Аспирации и перфорации пищевода не возникло ни у одного из пациентов.
Если пища застряла в верхней части пищевода, извлекать ее эндоскопом может только опытный специалист. Удаление может вызвать затруднения из-за большого размера, липкости пищевого болюса или состояния стенки пищевода (стеноз из-за отека или стриктуры). В таких обстоятельствах эндоскопические процедуры могут приводить к осложнениям, наиболее опасным из которых является перфорация пищевода и кровотечение. Shafique M. и др. (2013) для таких ситуаций разработали новый метод лечения с применением коктейля: капсула с пищеварительными ферментами поджелудочной железы (10 000 МЕ креона) растворялась в 30 мл кока-колы. Смесь вводилась четырежды в день в течение 2–3 дней через назоэзофагеальный зонд, который упирался в ущемленный объект. Пациент во время процедуры сидел. Кока-кола содержит бикарбонат натрия (NaHCO3), который действует как муколитик, углекислый газ проникает в пищу, а низкий рН (2,6) растворяет пищевые волокна. Креон состоит из пищеварительных ферментов животных и содержит 8 000 МЕ амилазы, 10 000 МЕ липазы и 600 МЕ протеиназы. Авторы считают, что такой метод является перспективным в тех случаях, когда эндоскопическое удаление не увенчалось успехом.
В настоящее время в ходе рандомизированных клинических испытаний не установлено превосходства какого-либо конкретного агента.
Медикаментозное лечение с осторожностью нужно использовать у пациентов с острым ущемлением пищи в пищеводе.
Клинический исход и прогноз
При застревании пищи в пищеводе возможно спонтанное смещение в течение 24 часов. В течении этого времени болюс прошел у 54% пациентов (Tsikoudas A. et al, 2005).
Перфорация пищевода. Происходит, если пищевые продукты содержат заостренные включения (например, кость) или мягкая пища находится в пищеводе более 24 часов. Перфорация происходит в результате длительного нахождения болюса, оказывающего постоянное давление, что приводит к некрозу, вызванному ишемией. Накопленная слюна усугубляет давление. Острая перфорация проявляется как загрудинная боль с одышкой, лихорадкой и возможной подкожной крепитацией. Рентгенограмма грудной клетки продемонстрировала бы свободный воздух в средостении, пневмомедиастинит, плевральный выпот или гидропневмоторакс. Для удаления болюса и восстановления поврежденной зоны пищевода необходима быстрая диагностика и оперативное лечение (Gougoutas C. et al, 1999; Bolanaki H. et al, 2011).
Следует отметить, что по мере того, как причина ущемления пищи с течением времени менялась, менялась и совокупность связанных рисков.
Нужен ли последующий контроль состояния пациентов с инородными телами и ущемлениями пищи?
Наблюдение необходимо, так как более 90 % случаев вызваны эозинофильным эзофагитом или другими структурными отклонениями и могут повторяться в будущем. Возможно, нужно сделать биопсию для подтверждения эозинофильного эзофагита во время эндоскопического удаления ущемления пищи.
Рецидивы связаны с этиологией пищевода, они случаются, если пациент получал оперативное лечение по поводу заболевания пищевода, если проводилась медикаментозная или эндоскопическая терапия. Скользящая грыжа пищевода — аномалия, которая часто отмечается в связи с рецидивом ущемления (Reddy V. et al, 2011).
Анатолий Заблодский, заведующий эндоскопическим отделением, доктор мед. наук,
Николай Мазуренко, врач-эндоскопист Витебского областного детского клинического центра.
Что делать если в пищеводе застряла пища


Описание симптома
Ком в горле, пищеводе или желудке – симптом, который характеризуется как дискомфорт в груди, шее или верхней части живота, ощущение постоянного или периодического сдавливания в указанных областях тела, которое иногда сопровождается першением в гортани, затруднениями при глотании или болями, отрыжкой или тошнотой.
Пациенту необходимо четко определить несколько аспектов. Во-первых, является ли этот симптом постоянным, либо он возникает в каких-либо условиях. Во-вторых, от чего зависит интенсивность его проявления и когда она изменяется. В-третьих, сопровождается ли ощущение кома в пищеводе другими симптомами, жалобами, нарушениями самочувствия, имеет ли место потеря аппетита, рвота, тошнота, снижение массы тела.
Подход к рассмотрению
Описанный выше симптом следует рассматривать с многих точек зрения, первоначально подразумевая, что он является именно критерием соматического заболевания, а не психического состояния. Только методом исключения грозных заболеваний сердечно-сосудистой, эндокринной, пищеварительной и нервной системы подтверждается наличие невроза.
Перед тем как сделать однозначный надежный вывод об отсутствии соматических патологий, требуется тщательное обследование пациента независимо от возраста. Требуется грамотная оценка всех симптомов, обследование региональных лимфатических узлов, выполнение флюорографии, клинических исследований крови, ФЭГДС, УЗИ сердца и щитовидной железы. Каждый пациент, обращаясь к специалисту с подобным симптомом, должен быть готовым к необходимости такого обследования.
Симптомы ГЭРБ
Одной из частых причин кома в пищеводе является гастроэзофагеальная рефлюксная болезнь. Механизмом ее появления является недостаточность кардиального сфинктера, из-за чего допускается неполное разграничение желудка и пищевода. Результатом этого является частый заброс кислого содержимого желудка в пищевод, эпителий которого не приспособлен к таким воздействиям. В нижней его трети формируется очаг воспаления, появляется ряд симптомов.
Первой жалобой пациентов с легкой степенью ГЭРБ является ощущение кома в пищеводе и отрыжка, иногда сопровождающаяся изжогой после еды. Пациенту достаточно легко связать появление таких жалоб с приемом пищи. Как правило, они развиваются сразу или в первые 30 минут после еды, не сопровождаются болями.
Стереотипным симптомом пациентов с более тяжелой ГЭРБ и ее осложнениями является частая изжога и отрыжка воздухом. Рвота наблюдается редко, она не сопровождается тошнотой и, как правило, прекращается сразу после отделения скудной порции съеденной накануне пищи. Чаще наблюдается кислый привкус во рту в течение дня и ощущение горечи на языке после сна.
Таким пациентам рекомендуется питаться по 7-8 раз в сутки небольшими порциями и поддерживать вертикальное положение тела не менее 1 часа после приемов пищи, отказаться от алкоголя и курения. Пациенты с ГЭРБ часто страдают немотивированной диспепсией, из-за чего последствия приема алкоголя переносятся тяжелее.
Из-за дискомфорта, чувства тяжести в животе или пищеводе, а также воздействия кислого содержимого на пищевод, особенно в небольших количествах, периодической икоты и отрыжки воздухом данное состояние может быть объединено и трактовано пациентом как ком в желудке, пищеводе или глотке. В отличие от аналогичного симптома, вызванного неврозом или психологическим стрессом, в этом случае свободно осуществляется глотание, хотя может теряться аппетит.
Не проходит пища через пищевод: что это
Грозным осложнением после химиотерапии может быть состояние, когда происходит застревание пищевого комка в пищеводе. Проблема требует индивидуального подхода. Если прогнозы дальнейшего течения заболевания благоприятны, шансы больного на выживание велики, предпринимают питание при помощи желудочного зонда. Если прогноз крайне неблагоприятен, питание через зонд не используют.
Относительно безобидной причиной застревания пищи может быть остеохондроз. В этом случае наблюдаются не органические, а функциональные нарушения, и больному кажется, что глотать стало трудно. Появляются жалобы на дисфагию (болезненность при прохождении пищевого комка), на ощущение, будто пища стоит в пищеводе. Лечение состоит в ликвидации обострения остеохондроза, снятии спазмов.
Желудочные причины
Следует также рассмотреть желудочные причины кома в пищеводе, которые не реже пищеводных вызывают данный симптом. Такие патологии как язва желудка, стеноз привратника, опухоли или дуоденогастральная рефлюксная болезнь наблюдаются очень часто. Банальный гастрит может обеспечивать частую отрыжку и чувство дискомфорта в пищеводе.


Часто причиной возникновения данного симптома является наличие опухолевого образования в пищеварительной системе. Тогда помимо ощущения кома в желудке или пищеводе пациента беспокоит потеря веса, частая тошнота с рвотой после еды, икота, немотивированный дискомфорт в грудной клетке после приемов пищи.
Для выявления непосредственной причины кома в желудке, горле или пищеводе необходимо пройти обследование. Оно состоит из общеклинических анализов, осмотра лимфатических узлов тела, рентгеновских снимков органов грудной клетки, ФЭГДС. После выявления конкретного заболевания следует приступить к его терапии.
https://www.youtube.com/watch?v=q-_iTYKTLO8
Лечение до постановки конкретного диагноза также целесообразно, однако оно будет носить непрофильный характер и состоять из ингибиторов ПП («Лансозол», «Пантопразол») или блокаторов гистаминовых рецепторов («Ранитидин, «Фамотидин»). Их прием позволяет ослабить воздействие кислой среды желудка на пораженные ткани язвы или опухоли, снижая риск кровотечения.
Не проходит пища по пищеводу: что делать
Симптомы затруднения прохождения пищи по пищеводу следующие:
- дисфагия;
- изжога;
- икота;
- рвота непереваренной пищей сразу после еды, точнее, после попытки проглотить пищевой комок;
- ощущение, будто еда застряла;
- больно глотать.
Чаще всего затруднения бывают при попытках проглотить твердую пищу, но бывают парадоксальные ситуации: твердый ком проходит, а вода и жидкая еда застревают.
Принимать меры при таких нарушениях следует незамедлительно, поскольку они могут свидетельствовать о раке желудка или пищевода. Причиной застревания пищи при опухоли желудка может быть спазм, которому подвергается пищевод.
Лечение зависит от причины заболевания.
Обследование
Пациенту придется пройти комплекс лабораторных и инструментальных исследований, чтобы понять, почему стало больно глотать пищу и наблюдаются трудности с ее усвоением.
Только после тщательного обследования, когда будут выяснены причины, почему пища не проходит по пищеводу, назначается лечение.
Если во время еды вы начали чувствовать, что пища стоит в пищеводе, необходимо как можно раньше обратиться к врачу. Для временного облегчения состояния может помочь вызов рвотного рефлекса – рвота вытолкнет пищевой комок и избавит от дискомфорта за грудиной. Посещение больницы обязательно, ведь только после полного обследования доктор сможет выяснить, почему не проходит пища в пищеводе:
- С помощью рентгенологического исследования есть возможность увидеть, в каком отделе еда стоит в пищеводе, или определить наличие других инородных тел.
- Обязательно проводится осмотр слизистой оболочки с применением эндоскопа. Если причиной дисфагии является новообразование, берется биопсия для постановки диагноза.
Дисфагия
Дисфагией называется нарушение или затруднение при глотании пищи, связанные либо с нарушением иннервации мышц глотки, либо наличием опухоли в верхних отделах пищеварительного тракта. Указанные группы заболеваний способны вызывать ощущение кома в пищеводе при попытке проглатывания пищи, а также распирание и дискомфорт в грудной клетке.
В случаях значительной обструкции просвета пищевода опухолью способность проглатывания пищи может и вовсе теряться. Тогда в результате глотания пища контактирует с местом сужения пищевода или глотки, вызывая тошноту и рвотные позывы. Рвота неизмененной пищей, возникающая непосредственно в момент глотания, называется пищеводной. Ее причиной является наличие опухоли в пищеводе или глотке, средостении. Редко подобные симптомы вызывает аневризма аорты.
При паралитической форме орофарингеальной дисфагии, вызванной инфарктом мозга или последствиями черепно-мозговых травм, может наблюдаться постоянное чувство кома в пищеводе, связанное с неполным прохождением пищи в желудок. Твердые компоненты проглатываемой еды постоянно задерживаются в глотке или пищеводе, вызывая механическое раздражение в груди и шее, что иногда сопровождается тошнотой.
Врачебная тактика
Если трудно проходит пища по пищеводу, лечение назначается в зависимости от того, какое именно заболевание вызвало нарушения.
Народные средства допустимо применять только в легких случаях: если болезнь обусловлена стрессовыми факторами. В этом случае органических нарушений нет. Пациенту лишь кажется, что он не может проглотить кусок пищи: причина этого – сильный спазм пищевода. Как только спазм будет снят, все нормализуется.
Необходимо укреплять нервную систему, заняться спортом, чаще гулять, в качестве успокоительного средства принимать бромиды или валериану, спазмолитики. При диагностировании диффузного спазма хорошо помогает диета, когда приемы пищи дробные, в небольшом объеме.
Органические нарушения требуют немедленного врачебного вмешательства. Какие именно принимать меры – решает врач. Возможно, потребуется лечение воспалительного процесса антибиотиками, терапия обострившейся язвы желудка с обязательным принятием мер по снижению кислотности желудочного сока. При выявлении опухоли лечение только оперативное с последующим длительным восстановительным периодом.
Очень важно, как можно раньше пройти необходимые обследования и принять меры по восстановлению здоровья. Если больно глотать, если есть ощущение, будто пища застревает, а тем более если присоединяются рвота и другие грозные признаки неблагополучия – не тяните. Как можно скорее обследуйтесь. Так вы сможете сохранить жизнь и здоровье.
Диспепсия
Диспепсией называется эпизодическое нарушение нормального пищеварения и моторики органов желудочно-кишечного тракта. Она проявляется тошнотой, иногда рвотой и жидким стулом, часто становится причиной ощущения кома в пищеводе и отрыжки. Диспепсия связана с нарушением стандартной диеты и чаще наблюдается у пациентов, у которых уже имеется какое-то заболевание пищеварительной системы.
Диспепсия при гастрите наблюдается при приеме жирной пищи или при переедании, курении, употреблении алкоголя. Как правило, ощущая появление описанного выше симптома кома в горле, пищеводе или желудке, пациент еще не знает, какое заболевание или состояние его вызвало. А потому при выявлении подобных жалоб имеет смысл провести диагностику независимо от возраста для исключения опухолевых заболеваний и язвы.
Выявление гастрита при ФЭГДС – это лучший исход, который требует лишь правильного питания, отказа от курения и алкоголя. Тем не менее, особенно при выявлении ГЭРБ или дуоденогастральной рефлюксной болезни, проводить ФЭГДС нужно ежегодно для диспансерного наблюдения. Нужно это для забора биоптатов и их исследования на предмет появления опухолевых клеток.
За последние 10 лет данная практика получила широкое распространение в СНГ, уже доказав свою эффективность. В Японии за последние 30 лет рутинное выполнение ФЭГДС при жалобах на диспепсию, тошноту или ощущение кома в пищеводе после еды позволило спасти сотни тысяч жизней за счет раннего выявления опухолевых заболеваний до стадии метастазирования.
Щитовидная железа
Щитовидная железа находится на передней поверхности одноименного хряща. При ее патологиях, связанных с увеличением органа в размерах или формированием узлов, отмечается появление специфических симптомов, одним из них которых является ком в пищеводе. Лечение патологий щитовидной железы, разумеется, не основывается лишь на данной жалобе, вдобавок, чтобы вызывать настолько выраженные симптомы, увеличение должно быть заметным внешне. Однако ввиду того, что данные патологии часто пропускаются пациентами, их следует детально рассмотреть.
Увеличение размеров щитовидной железы может носить тотальный или узловой характер. В первом случае в размерах увеличивается вся железа, что наблюдается при эндемическом зобе или гипотиреозе. Узловой рост железы наблюдается чаще, хотя реже это проявляется симптоматически. Узелки, как правило, небольшого размера, однако, если они располагаются на задней поверхности органа, то способны раздражать гортань.
Заболевания средостения
Средостением называется анатомическая область грудной клетки, в которой находится пищевод, восходящая аорта, лимфатические сосуды и узлы, корни легкого, трахея, внутригрудные сосуды, нервы и региональная жировая клетчатка. Это место тесного расположения органов сердечно-сосудистой, нервной, пищеварительной, дыхательной и лимфатической системы.
Среди наиболее частых заболеваний органов средостения следует выделить опухоли главных бронхов и легких, а также увеличение лимфатических узлов. Аневризма аорты наблюдается очень редко, хотя ее вклад в формирование симптома часто очень весомый. В случае появления опухолей или увеличенных лимфатических узлов наблюдается механическое сдавливание пищевода, что вызывает поперхивание и дискомфорт при глотании, затруднение прохождения пищи, тошноту и иногда рвоту.
Поражение лимфатических узлов имеет место при заболеваниях системы крови (лейкозе, гематосаркоме, лимфогранулематозе, лимфоме), метастазировании опухолей легкого или главных бронхов, молочной железы, пищевода или желудка, а также при туберкулезе и саркоидозе. Каждое из этих заболеваний требует диагностики и качественного лечения в соответствии с профильными протоколами.
Психологическая причина симптома
При появлении такого симптома как ком в пищеводе, причины, лечение и основания для тщательной диагностики которого объяснены выше, нельзя игнорировать любые проявления заболеваний пищеварительной, эндокринной, лимфатической, сердечно-сосудистой и дыхательной систем. И часто современными методами исследования нельзя выявить заболевание, способное вызывать появление такой жалобы. В этом случае, когда исключены грозные заболевания, причину кома в горле имеет смысл искать в психике пациента.
Хронический социальный стресс, нарушения адаптации пациента к условиям работы и жизни, а также потери близких людей, неудачи в отношениях или делах – все это способно за счет вегетативных реакций вызывать появления дискомфорта в пищеводе. Так называемый ком в горле, подступающий в моменты сильного отвращения, обиды, раздражения, когда человек, ощутив бессилие, хочет разрыдаться и опустить руки, следует обсудить с психологом. Но делать это нужно либо после исключения грозных соматических заболеваний, либо одновременно с их диагностикой.
Резюме
Ощущение кома в пищеводе, причины которого описаны выше в соответствующих рубриках, является важным тревожным симптомом, на который нельзя не обращать внимание. Грамотно проведенная диагностика позволит исключить появление грозных заболеваний или подтвердит их наличие на ранних курабельных стадиях. Отсрочка диагностики и попытка объяснить этот симптом психологическими проблемами, что также наблюдается во многих случаях, не приводит к позитивным последствиям.
Нарушения прохождения пищи по пищеводу
При заболеваниях пищевода основными жалобами будут затруднения при прохождении пищи по пищеводу (дисфагия) и боли по ходу пищевода (за грудиной). Уже при первого такого рода жалобах следует обратиться к врачу, провести обследование.
Общие признаки заболеваний пищевода
Важнейшим признаком поражения пищевода является дисфагия — ощущение нарушения глотания, затруднения при продвижении пищевого комка по пищеводу. Дисфагия вызывается как функциональными (нет каких-либо видимых изменений пищевода, нарушена только его двигательная функция), так и органическими причинами (сужение пищевода после химического ожога, опухоли). Для органических поражений характерно появление дисфагии сначала при приеме твердой пищи, а затем жидкой. При функциональных расстройствах или сразу затруднено продвижение жидкой и твердой пищи, или вначале затруднено проглатывание жидкой пищи, затем твердой.
Второй характерный признак поражения пищевода —боли за грудиной , которые возникают сразу после или во время еды. При функциональных заболеваниях пищевода боли за грудиной могут возникать также при эмоциональных нагрузках.
Рефлюкс-эзофагит
Целесообразно запомнить термин «рефлюкс-эзофагит». Рефлюкс — это обратный заброс, в нашем случае заброс желудочного содержимого в пищевод, в норме этого быть не должно, так как между пищеводом и желудком есть мышечный клапан. Эзофагит — воспаление пищевода. Таким образом, рефлюкс-эзофагит — это воспаление пищевода вследствие заброса в него кислого желудочного содержимого (см. схему).
Основными факторами риска развития РЭ являются состояния, при которых, во-первых, снижается тонус нижнего пищеводного сфинктера; во-вторых, повышается внутрижелудочное давление; в-третьих, замедляется эвакуация из желудка. Нередко наблюдается сочетание двух — трех указанных причин. В силу этого к факторам риска следует отнести грыжу пищеводного отверстия диафрагмы. Способствуют повышению внутрижелудочного давления язвенная болезнь, ожирение, беременность. Внутрижелудочное давление повышается при быстрой и обильной еде, употреблении в повышенном количестве жиров, особенно тугоплавких, изделий из муки, острых приправ. Существенно снижают тонус нижнего пищеводного сфинктера алкоголь, курение, шоколад, кофе. Есть ряд широко применяемых лекарственных препаратов, также способствующих снижению тонуса нижнего сфинктера пищевода: нитраты, антагонисты кальция, наркотические препараты.
Двумя постоянными признаками рефлюкс-эзофагита являются изжога и боли за грудиной во время еды, а также в покое. Оба признака возникают или усиливаются при наклоне туловища вперед, при переедании, сильном кашле, подъеме тяжестей, резком напряжении мышц брюшного пресса. Они также вызываются употреблением кофе, томатов, цитрусовых, шоколада, алкоголя. При изжоге и болях помогают прием питьевой соды, молока, противокислотных средств (альмагель, маалокс, фосфалюгель, ренни) Больных беспокоят также отрыжка, срыгивания, при тяжелых формах может появиться дисфагия.
Лечение рефлюкс-эзофагита проводится специалистом-гастроэнтерологом. До назначения лечения необходимо пройти обследование, где подтверждается диагноз воспаления пищевода.
Однако многое для достижения эффекта лечения зависит от больного. Большое значение имеет снижение массы тела, у больных с повышенным весом высоко стоит диафрагма, повышается внутрижелудочное давление и усиливается заброс в пищевод. Самый простой и эффективный способ снижения веса — уменьшение суточного калоража пищи. В диете следует отказаться от продуктов, снижающих тонус пищеводного клапана или сфинктера — кофе, крепкий чай, шоколад, жирные сорта мяса. Следует отказаться от курения и приема алкоголя. Последний прием пищи должен быть за 3-4 часа до сна. Спать рекомендуется с приподнятым на 15-20 см головным концом кровати.
Из лекарственных средств в современных условиях применяются представители трех групп препаратов блокаторы Н-2 гистаминовых рецепторов (ранитидин, фамотидин), блокаторы протоновой помпы омепразол) и модуляторы моторики желудочно-кишечного тракта (метоклопрамид, цизаприд). Средства первых двух групп снижают кислотность желудочного сока, последние повышают тонус желудочно-пищеводного сфинктера. Конкретные рекомендации по приему и дозам лекарственных средств дает врач.
Рак пищевода
Рак пищевода чаще возникает у лиц с факторами риска этого заболевания. К ним относятся систематический контакт с канцерогенными веществами, хроническое лучевое воздействие, чрезмерное употребление грубой, очень горячей, острой пищи, раздражающей слизистую оболочку пищевода, злоупотребление алкоголем, курение. К предраковым заболеваниям относятся воспаление пищевода полипы и папилломы пищевода, рубцы после химических ожогов. К местным признакам рака пищевода относятся дисфагия, боли за грудиной, ощущение полноты за грудиной, срыгивание пищей, усиленная слюноотделение. Наряду с этими признаками отмечаются нарастающая слабость, похудание.
При малейших симптомах со стороны пищевода следует немедленно обратится к врачу и пройти необходимые исследования. Раннее выявление рака пищевода — залог успешного лечения. Наиболее эффективным является сочетание хирургического вмешательства с лучевым лечением.
Функциональные расстройства пищевода
Функциональное расстройство пищевода — это нарушение его двигательной функции без видимых органических (воспалительных, опухолевых) изменений. Чаще всего это проявляется периодически возникающими спазмами пищевода. Причины такого вида нарушений в большинстве своем связаны с эмоциональными расстройствами — повышенным уровнем тревожности человека, стойким угнетением настроения (депрессия), бытовыми и служебными психотравмирующими факторами. В ряде случаев причины выяснить не удается.
Наиболее частым признаком болезни является дисфагия. Она имеет свойство то усиливаться, то ослабевать в течение достаточно длинного времени. Реже, чем дисфагия, наблюдаются боли за грудиной, иногда они бывают четко во время приема пищи, иногда с пищей не связаны.
Появление указанных явлений требует немедленного осмотра врача и проведение исследований. Это нужно, чтобы исключить более серьезные заболевания пищевода, прежде всего, опухоли. Когда это будет сделано, врачом назначается лечение.
При выраженных формах функциональных расстройств пищевода требуется консультация психолога или психотерапевта, проведение углубленного исследования психологического статуса для выявления внутреннего, нередко глубокого и неосознаваемого конфликта, послужившего причиной функционального нарушения. Коррекция такого конфликта может быть достигнута с помощью психотерапевтических методик.
Симптоматическое лечение проводит терапевт. Больным рекомендуется принимать пищу в спокойной обстановке, есть медленно, тщательно разжевывать ее. Из медикаментозных средств эффективны пролонгированные нитраты. Хороший эффект оказывает антагонист кальция нифедипин (коринфар). Он назначается по 10-20 мг З раза в день до еды.
Грыжа пищеводного отверстия диафрагмы
Грыжа пищеводного отверстия диафрагмы — хроническое заболевание, при котором через отверстие в диафрагме в грудную полость смещается пищевод, желудок, редко петли кишечника (см. схему). Грыжа пищеводного отверстия диафрагмы способствует развитию воспаления пищевода (рефлюкс- эзофагита). Частым признаком грыжи пищеводного отверстия диафрагмы являются боли за грудиной, в подложечной области, в левой половине грудной клетки. Боли появляются после еды, при физической нагрузке, в горизонтальном положении, при кашле, на фоне вздутия живота. Облегчаются боли после отрыжки, срыгивания, рвоты, приема соды. Надо помнить, что боли при грыже пищеводного отверстия диафрагмы требуют особого внимания, поскольку они сходны с болями при стенокардии, язвенной болезни, хроническом панкреатите. Грыжа пищеводного отверстия диафрагмы часто сочетается с этими заболеваниями. Больные также жалуются на изжогу, боли при глотании, нарушения при продвижении пищи по пищеводу. У части больных грыжей пищеводного отверстия диафрагмы желудочное содержимое из пищевода попадает в дыхательные пути. Появляется кашель, может быть одышка, возникают бронхиты и воспаления легких. Распознается грыжа пищеводного отверстия диафрагмы с помощью рентгеновского исследования. Обязательно при этом исследование больного не только «стоя», как это обычно делается, но обязательно в положении «лежа». Лечение грыжи пищеводного отверстия диафрагмы направлено в первую очередь на предупреждение повышения внутрибрюшного давления. Необходимо избегать работы с поднятием тяжестей, частыми наклонами вперед, тугого стягивания пояса. Спать следует с приподнятым изголовьем. Важны диетические мероприятия. Прием пищи должен быть не реже 4 раз в день, ужин за 2-3 часа до сна, есть медленно. Надо ограничить употребление острых, пряных блюд, продуктов, снижающих тонус нижнего пищеводного сфинктера — кофе, шоколад. Медикаментозное лечение такое же, как при рефлюкс-эзофагите. В случаях тяжелого течения заболевания применяется хирургическое вмешательство. Больной с грыжей пищеводного отверстия диафрагмы должен наблюдаться специалистом-гастроэнтерологом.
Дивертикулы пищевода
Дивертикулы пищевода представляют собой ограниченные мешковидные выпячивания стенки пищевода, обращенные во внешнюю от него сторону (см. схему). Дивертикулы могут быть одиночными и множественными. Они образуются у людей с большей, чем у здоровых податливостью стенок пищевода в результате повышения давления внутри пищевода или «подтягивания» пищевода извне спайками. Очень часто дивертикулы пищевода себя не проявляют, их выявляют случайно при рентгенологическом исследовании. При высоко расположенных дивертикулах может быть кашель, ощущение сухости в горле и инородного тела по ходу пищевода при глотании. У больных с очень большими дивертикулами появляются нарушения продвижения пищи по пищеводу, срыгивание, ночной кашель. После распознавания дивертикулов специалист-гастроэнтеролог решает вопрос о методе лечения. Большое значение имеет режим и диета. Принимаемая пища должна быть измельченной, есть надо медленно, небольшими порциями. После еды целесообразно выпить несколько глотков воды. Спать следует с приподнятым изголовьем. Перед едой целесообразно принять одну чайную ложку растительного масла. В дивертикулах может возникнуть воспалительный процесс — дивертикулит. В этих ситуациях назначаются антибиотики — 2-3 курса по 5-8 дней с перерывом 10 дней. При недостаточно эффективном лечении ставятся показания к хирургической операции.
Ахалазия пищевода
Ахалазия — расширение пищевода, развивающееся из-за уменьшения или неспособности нижнего пищеводного сфинктера к расслаблению в процессе акта глотания в сочетании с уменьшением силы сокращения пищевода. Среди причин ахалазии пищевода называют употребление очень холодной пищи, холодных напитков, дефицит витамина В1, а также частые стрессовые ситуации и психоэмоциональные расстройства. На начальных этапах заболевание можно рассматривать как чисто функциональное, однако со временем обнаруживаются стойкие изменения в нервных клетках средней и нижней третях пищевода. Основным признаком ахалазии является затруднения при глотании. Они различны по выраженности и интенсивности, одинаково трудно проглотить как жидкую, так и твердую пищу. Больные также жалуются на боли за грудиной. Боли могут быть непосредственно во время проглатывания, а также вне приема пищи. Типичным для ахалазии является срыгивание. Распознается ахалазия пищевода с помощью рентгеновского исследования и эзофагоскопии. Применяются также более сложные методы диагностики. В большинстве случаев лечение ахалазии начинается с общих мероприятий, особенно на начальных этапах заболевания. По возможности следует избегать стрессовых ситуаций, отрицательных эмоций. Пища должна быть механически и химически щадящей, т.е. измельченной, не острой, с достаточным количеством белков и витаминов. Пищу следует принимать 6 раз в день, небольшими порциями. Медикаментозное лечение проводится пролонгированными нитратами и антагонистами кальция (верапамилом и нифедипином). Курс лечения обычно составляет 1 месяц, при его недостаточной эффективности проводится инструментальное расширение нижнего отдела пищевода.
Пища застряла в пищеводе что делать. Оцени, насколько перекрыты дыхательные пути. Этиология и классификация дисфагии
Пища стоит в горле? Немедленно обратитесь к врачу!
Ощущение, что пища стоит в горле: возможные причины
Чувство кома в горле не всегда провоцируется застрявшей пищей: иногда ощущение инородного тела возникает из-за гипертрофии органов, расположенных в области гортани, или по другим причинам.
Подобный симптом в большинстве случаев – это сигнал имеющихся заболеваний:
- хронического невроза
- тонзиллита
- эндемического или узлового зоба
- опухолей гортани или пищевода
- дисфагии – нарушение глотательной функции
Также не стоит сбрасывать со счетов распространенную дисфункцию желудка, при которой его содержимое спонтанно забрасывается обратно в пищевод. В отдельных случаях изжога, достигающая ротоглотки, может создавать иллюзию кома в горле.
Почему в горле стоит комок?
Пища стоит комом в горле: что делать?
Когда ощущение комка в горле становится регулярным, не стоит откладывать визит к врачу.
Чтобы выявить первопричину симптома, придется посетить сразу нескольких специалистов и действовать методом исключения
- Начните с посещения гастроэнтеролога и прохождения ФГДС. После исследования ротоглотки, пищевода и желудка изнутри станет ясно, в каком состоянии находятся органы пищеварения и насколько хорошо справляются со своими функциями. Если болезней пищевода или желудка не будет обнаружено, переходите к следующему шагу.
- Обратитесь к врачу-эндокринологу и пройдите УЗИ щитовидной железы, а также сдайте анализ на тиреоидные гормоны. Обычно на этом этапе становится ясно, почему после еды пища стоит в области горла: согласно статистике ВОЗ, в мире более 665 млн человек страдают от эндемического зоба, который имеет свойство сдавливать область гортани.
- Если УЗИ щитовидки не выявило патологий органа, обратитесь к ЛОРу и проконсультируйтесь: может, у вас тонзиллит.
- Заключающий этап диагностики – посещение невролога. Стрессы и хронические неврозы вполне могут оказаться источником возникшей проблемы.
После выявления реальной причины проще устранить ощущение кома в горле. Профилирующий врач назначит лечение выявленной болезни, и на стадии ремиссии сложности с глотанием полностью исчезнут.
Это нужно знать. Способ, способный уберечь жизнь. Различные предметы застревают в горле значительно чаще, нежели вы в силах себе вообразить: еда, кость либо что-нибудь еще способно застрять в дыхательных путях и тем самым понемногу удушить человека. Как при помощи весьма элементарного способа можно уберечь жизнь, если что-то застряло в горле?
Частичная пробка. В случае если потерпевший издает звуки либо кашляет, это отлично. Это обозначает, что его горло не полностью закрыто. Покашливание — защитный рефлекс организма, адресованный в таком случае, для того чтобы избавиться от фрагментов пищи либо прочих предметов, застрявших в горле. Просите потерпевшего продолжать покашливать пока Вы не заметите застрявший объект, а потом извлеките его большим и указательным пальцами.
В том числе когда предмет не полностью закрывает горло, необходимо находиться настороже, для того чтобы он не заслонил их полностью. В случае если потерпевший — это малыш до одного года, не забываете, что если он ревет и кашляет, это прекрасный признак.
Полная пробка. Потерпевший не издает звуков, но пребывает в сознании. Он даже не имеет возможности покашливать, так как предмет целиком закрывает его горло. В этом случае нужно воспользоваться приемом Геймлиха.
ІІ. Способ Геймлиха (для совершеннолетних и деток старше года)
Запомните: способ Геймлиха необходимо практиковать, только лишь в случае если потерпевшему больше 1 года и он не способен кашлять, разговаривать, кричать и дышать. В случае если ему не оказать помощи, то он потеряет сознание. В такого типа ситуации, крайне принципиально действовать моментально, храня при этом спокойствие. В способе Геймлиха нет ничего трудного:
Станьте позади потерпевшего, в случае если вы правша — чуток левее, в случае если левша — чуток правее.
Возьмите его сильно под грудью и немного нагните вперед, таким образом, чтобы загостившийся в горле предмет подвигался наружу, а не поглубже вовнутрь.
Аккуратно, однако решительно ударьте потерпевшего между лопаток верхней частью запястья.
Проконтролируйте, не выдался ли предмет наружу. В случае если нет, ударьте вновь, и так до 5 раз.
В случае если от ударов нет практически никакого эффекта и потерпевший все еще не способен дышать, сожмите руку в кулак и расположите ее среди его пупка и ребрами. Иную руку расположите сверху и надавливайте несколько раз, пока застрявший предмет не выйдет наружу. Данный способ невозможно делать с беременными женщинам, детворой до одного года и людьми с излишним весом.
В случае если предмет еще причиняет не




 Деринат при насморке используется нечасто. Данный препарат стоит отдельно в списке различных средств для носа. Как правильно лечиться подобным лекарством?
Деринат при насморке используется нечасто. Данный препарат стоит отдельно в списке различных средств для носа. Как правильно лечиться подобным лекарством?
 Деринат при насморке у взрослых и детей необходимо капать, соблюдая определенные правила.
Деринат при насморке у взрослых и детей необходимо капать, соблюдая определенные правила. Довольно часто при простудных заболеваниях для детей используются различные ингаляции. Стоит ли добавлять деринат в небулайзер либо ингалятор? Определенные специалисты советуют применять данное средство подобным образом. Даст данное действие нужный эффект?
Довольно часто при простудных заболеваниях для детей используются различные ингаляции. Стоит ли добавлять деринат в небулайзер либо ингалятор? Определенные специалисты советуют применять данное средство подобным образом. Даст данное действие нужный эффект? У взрослых людей лечение проводится по определенному графику.
У взрослых людей лечение проводится по определенному графику. В период беременности будущей маме следует использовать лечебные препараты с большой осторожностью.
В период беременности будущей маме следует использовать лечебные препараты с большой осторожностью.


 Деринат — это инновационный препарат российской компании Техномедсервис, не имеющий аналогов ни среди отечественных, ни среди импортных лекарств. Его действующее вещество натрия дезоксирибонуклеат обладает иммуномодулирующими, противовоспалительными и другими свойствами.
Деринат — это инновационный препарат российской компании Техномедсервис, не имеющий аналогов ни среди отечественных, ни среди импортных лекарств. Его действующее вещество натрия дезоксирибонуклеат обладает иммуномодулирующими, противовоспалительными и другими свойствами. Список показаний к назначению Дерината, который опубликован в инструкции по применению, нередко только запутывает покупателей. Он так велик, что разобраться в нем бывает непросто. Мы попробуем систематизировать все показания и четко понять, когда же можно и даже нужно положиться на лечебную силу Дерината. Итак, в перечень показаний к препарату входят:
Список показаний к назначению Дерината, который опубликован в инструкции по применению, нередко только запутывает покупателей. Он так велик, что разобраться в нем бывает непросто. Мы попробуем систематизировать все показания и четко понять, когда же можно и даже нужно положиться на лечебную силу Дерината. Итак, в перечень показаний к препарату входят: Нарушения функции слизистой носовой полости, вызванные деятельностью болезнетворных микроорганизмов, запускают патологический процесс при множестве заболеваний носоглотки. Поэтому способности натрия дезоксирибонуклеата восстанавливать поврежденную слизистую оболочку нашли самое широкое применение в оториноларингологии.
Нарушения функции слизистой носовой полости, вызванные деятельностью болезнетворных микроорганизмов, запускают патологический процесс при множестве заболеваний носоглотки. Поэтому способности натрия дезоксирибонуклеата восстанавливать поврежденную слизистую оболочку нашли самое широкое применение в оториноларингологии. Об этом пути введения натрия дезоксирибонуклеата в инструкции к применению ни сказано ни одного слова. И все же препарат можно и даже нужно использовать для ингаляций. К показаниям ингаляционной терапии Деринатом относятся риниты и гаймориты, бронхиты и пневмонии, тонзиллиты и фарингиты.
Об этом пути введения натрия дезоксирибонуклеата в инструкции к применению ни сказано ни одного слова. И все же препарат можно и даже нужно использовать для ингаляций. К показаниям ингаляционной терапии Деринатом относятся риниты и гаймориты, бронхиты и пневмонии, тонзиллиты и фарингиты. Секрет популярности Дерината, конечно же, заключается в его эффективности, основанной в свою очередь на комплексном эффекте препарата.
Секрет популярности Дерината, конечно же, заключается в его эффективности, основанной в свою очередь на комплексном эффекте препарата. Некоторые покупатели пытаются сравнить эффективность самых известных безрецептурных иммуностимуляторов и понять, что же лучше применять для профилактики простуды: Деринат или препараты интерферона, например, Гриппферон. Этот вопрос не совсем корректен. Деринат и Гриппферон относятся к двум совершенно разным группам лекарств, хотя, безусловно, у них есть общий эффект — иммуностимулирующий. Однако Гриппферон лишь поставляет организму дополнительные запасы интерферона, а Деринат можно отнести к препаратам мультинаправленного действия. Поэтому обоснованно сравнить эффективность этих двух лекарств невозможно. Наверное, единственная возможность выяснить, какое же средство лучше защищает от простуд,— экспериментировать на себе.
Некоторые покупатели пытаются сравнить эффективность самых известных безрецептурных иммуностимуляторов и понять, что же лучше применять для профилактики простуды: Деринат или препараты интерферона, например, Гриппферон. Этот вопрос не совсем корректен. Деринат и Гриппферон относятся к двум совершенно разным группам лекарств, хотя, безусловно, у них есть общий эффект — иммуностимулирующий. Однако Гриппферон лишь поставляет организму дополнительные запасы интерферона, а Деринат можно отнести к препаратам мультинаправленного действия. Поэтому обоснованно сравнить эффективность этих двух лекарств невозможно. Наверное, единственная возможность выяснить, какое же средство лучше защищает от простуд,— экспериментировать на себе. Для лечения заболеваний носоглотки и дыхательных путей, а также для терапии и профилактики простуд вполне достаточно спреев в нос или горло. А вот для комплексного лечения серьезных заболеваний, а также при тяжелом иммунодефиците применяют Деринат в уколах. Схему лечения назначают индивидуально, в зависимости от выраженности болезни. Лекарство вводят внутримышечно, а курс может включать 10 или 15 инъекций.
Для лечения заболеваний носоглотки и дыхательных путей, а также для терапии и профилактики простуд вполне достаточно спреев в нос или горло. А вот для комплексного лечения серьезных заболеваний, а также при тяжелом иммунодефиците применяют Деринат в уколах. Схему лечения назначают индивидуально, в зависимости от выраженности болезни. Лекарство вводят внутримышечно, а курс может включать 10 или 15 инъекций. Специально для грудничков компания-производитель разработала детские назальные капли Деринат. Их можно как капать в нос или даже под язык по одной или две капли несколько раз в день (3–4 раза достаточно). Разрешены для грудных детей и ингаляции.
Специально для грудничков компания-производитель разработала детские назальные капли Деринат. Их можно как капать в нос или даже под язык по одной или две капли несколько раз в день (3–4 раза достаточно). Разрешены для грудных детей и ингаляции.












 Сироп от кашля Туссамаг не слишком распространенное средство, но, несмотря на это, действительно хорошо справляется с кашлем у детей и взрослых. Наименование и фармакологическая группа описывает препарат, как отхаркивающее средство, применяемое для лечения бронхов и легких.
Сироп от кашля Туссамаг не слишком распространенное средство, но, несмотря на это, действительно хорошо справляется с кашлем у детей и взрослых. Наименование и фармакологическая группа описывает препарат, как отхаркивающее средство, применяемое для лечения бронхов и легких.






































































 «Взрослыми» медикаментами родители стараются лечить своих крох как можно реже. Да и нежелательно использовать часто медицинские препараты для лечения малышей. А детский сад, как известно – это постоянная встряска детского иммунитета. Едва малыш вылечится, и уже снова — кашель и насморк, приходится брать больничный. Что делать, если Ваш ребенок очень часто болеет? Какими народными испытанными методами можно победить кашель у ребенка?
«Взрослыми» медикаментами родители стараются лечить своих крох как можно реже. Да и нежелательно использовать часто медицинские препараты для лечения малышей. А детский сад, как известно – это постоянная встряска детского иммунитета. Едва малыш вылечится, и уже снова — кашель и насморк, приходится брать больничный. Что делать, если Ваш ребенок очень часто болеет? Какими народными испытанными методами можно победить кашель у ребенка? Срезать верхушку (крышку) с одной черной пузатой редьки. Выскрести внутреннюю мякоть, в полученное углубление сложить пару ложек меда, прикрыть «крышкой». Поместить хвостик овоща в банку с водой. Образующийся сок давать ребенку трижды в день, не более 3-х дней.
Срезать верхушку (крышку) с одной черной пузатой редьки. Выскрести внутреннюю мякоть, в полученное углубление сложить пару ложек меда, прикрыть «крышкой». Поместить хвостик овоща в банку с водой. Образующийся сок давать ребенку трижды в день, не более 3-х дней. Развести в чистом тазу пару ложек сухой горчицы, налить горячей воды. Нужная температура – не ниже 37 градусов. Добавить чашку с водой около 40 градусов в процессе процедуры (само собой, в этот момент ножки следует вынуть). Парить ножки не более 15 мин. трижды в день (при отсутствии температуры!) После процедуры надеть теплые носки, предварительно намазав стопы согревающей мазью (звездочка, доктор мом, барсучок и пр.). Можно также между х/б носками и шерстяными засыпать сухую горчицу или проложить сухие горчичники.
Развести в чистом тазу пару ложек сухой горчицы, налить горячей воды. Нужная температура – не ниже 37 градусов. Добавить чашку с водой около 40 градусов в процессе процедуры (само собой, в этот момент ножки следует вынуть). Парить ножки не более 15 мин. трижды в день (при отсутствии температуры!) После процедуры надеть теплые носки, предварительно намазав стопы согревающей мазью (звездочка, доктор мом, барсучок и пр.). Можно также между х/б носками и шерстяными засыпать сухую горчицу или проложить сухие горчичники. Ингаляции наиболее эффективно проводить с минеральной водой или питьевой содой. Только помните, что температура воды в этом случае не должна быть выше 40 градусов. Можно приобрести небулайзер – с ним ингаляции делать гораздо проще и эффективнее.
Ингаляции наиболее эффективно проводить с минеральной водой или питьевой содой. Только помните, что температура воды в этом случае не должна быть выше 40 градусов. Можно приобрести небулайзер – с ним ингаляции делать гораздо проще и эффективнее. Смешать по 1-й ч/л – мед, водку и медвежий жир. Чуть подогрев, натереть малыша на ночь и укутать.
Смешать по 1-й ч/л – мед, водку и медвежий жир. Чуть подогрев, натереть малыша на ночь и укутать. Прокипятить в литре молока стакан сырых нечищеных кедровых орешков. После 20-минутного кипячения процедить и пить дважды в день.
Прокипятить в литре молока стакан сырых нечищеных кедровых орешков. После 20-минутного кипячения процедить и пить дважды в день. Выжать сок из сваренного в течение 10 минут лимона, добавить очищенный глицерин (2 ст/л), смешать, добавить жидкого меда до самого верха стакана. Прием – по ложке в день. При сильных приступах кашля – трижды в день.
Выжать сок из сваренного в течение 10 минут лимона, добавить очищенный глицерин (2 ст/л), смешать, добавить жидкого меда до самого верха стакана. Прием – по ложке в день. При сильных приступах кашля – трижды в день. Протереть 2 банана через сито, проварить в 0,2 л воды, добавив сахар. Пить горячим.
Протереть 2 банана через сито, проварить в 0,2 л воды, добавив сахар. Пить горячим. Порезать 10 луковиц и чесночную головку, отварить в молоке до мягкости, добавить мед (1 ч/л) и сок мяты. Пить 1 ст/л, когда сухой кашель утихает хотя бы на 20 минут.
Порезать 10 луковиц и чесночную головку, отварить в молоке до мягкости, добавить мед (1 ч/л) и сок мяты. Пить 1 ст/л, когда сухой кашель утихает хотя бы на 20 минут. Отварить картошку и дышать попеременно – то носом, то ртом – над кастрюлькой, накрывшись полотенцем. Курс – 3-4 дня по 10 минут на ночь. Также можно использовать для ингаляций сосновые почки, сваренные в кипятке в течение 15 минут (1 ст/л) и разбавленные 10 каплями эфирного кедрового масла.
Отварить картошку и дышать попеременно – то носом, то ртом – над кастрюлькой, накрывшись полотенцем. Курс – 3-4 дня по 10 минут на ночь. Также можно использовать для ингаляций сосновые почки, сваренные в кипятке в течение 15 минут (1 ст/л) и разбавленные 10 каплями эфирного кедрового масла. Сосновые почки (2 ст/л) залить водой (пол-литра), кипятить 10 мин., настоять час, процедить. Пить трижды в день по ложке с добавлением меда.
Сосновые почки (2 ст/л) залить водой (пол-литра), кипятить 10 мин., настоять час, процедить. Пить трижды в день по ложке с добавлением меда. Фиалку трехцветную (1 ч/л) залить стаканом кипятка, на водяной бане держать 10 мин., далее настоять 30 мин., процедить, обязательно довести прокипяченой водой до изначального объема. Пить трижды в день по 1/2 стакана.
Фиалку трехцветную (1 ч/л) залить стаканом кипятка, на водяной бане держать 10 мин., далее настоять 30 мин., процедить, обязательно довести прокипяченой водой до изначального объема. Пить трижды в день по 1/2 стакана. Очищенный имбирь (2 колечка по 3 мм) залить кипятком, настоять 20 минут, вытащить имбирь, добавить ложку меда, пить горячим.
Очищенный имбирь (2 колечка по 3 мм) залить кипятком, настоять 20 минут, вытащить имбирь, добавить ложку меда, пить горячим.













 Читайте также:
Читайте также:


 Вполне логичным является вопрос о том, зачем же тогда лечить аденоиды, если их увеличение – это нормальная защитная реакция организма. В миндалинах вырабатываются так необходимые для уничтожения микробов лимфоциты. Но необходимость лечить аденоиды, как правило, вызвана их интенсивным разрастанием, что может доставлять ребенку серьезный дискомфорт. В запущенных случаях, когда увеличенные ткани закрывают просвет носоглотки, у детей могут развиваться нарушения слуха, дыхания, глотания. При отсутствии адекватных терапевтических мер аденоидная вегетация грозит ребенку деформацией прикуса, изменениями формы лица, становлением речи с дефектами и даже изменения химического состава крови.
Вполне логичным является вопрос о том, зачем же тогда лечить аденоиды, если их увеличение – это нормальная защитная реакция организма. В миндалинах вырабатываются так необходимые для уничтожения микробов лимфоциты. Но необходимость лечить аденоиды, как правило, вызвана их интенсивным разрастанием, что может доставлять ребенку серьезный дискомфорт. В запущенных случаях, когда увеличенные ткани закрывают просвет носоглотки, у детей могут развиваться нарушения слуха, дыхания, глотания. При отсутствии адекватных терапевтических мер аденоидная вегетация грозит ребенку деформацией прикуса, изменениями формы лица, становлением речи с дефектами и даже изменения химического состава крови.
 Грудничкам и малышам до трех лет желательно увлажнять слизистую с помощь солевого раствора капельным путем. После трех-четырех лет приоритет следует отдавать препаратам в форме спрея. Только тогда, когда ребенок научится самостоятельно высмаркивать слизь из носа, для более результативного промывания можно использовать системы «Аквамарис» или «Долфин».
Грудничкам и малышам до трех лет желательно увлажнять слизистую с помощь солевого раствора капельным путем. После трех-четырех лет приоритет следует отдавать препаратам в форме спрея. Только тогда, когда ребенок научится самостоятельно высмаркивать слизь из носа, для более результативного промывания можно использовать системы «Аквамарис» или «Долфин». Такие препараты имеют ряд противопоказаний, а потому их с осторожностью назначают пациентам в любом возрасте. Большинство из них содержит дексаметазон, который помогает быстро купировать симптомы даже при затяжном течении болезни. Однако стероидные лекарства вызывают привыкание и побочные эффекты. Детям часто назначают «Софрадекс» — его капают в нос на протяжении 7 дней, после чего рекомендуют перейти к курсу ингаляций.
Такие препараты имеют ряд противопоказаний, а потому их с осторожностью назначают пациентам в любом возрасте. Большинство из них содержит дексаметазон, который помогает быстро купировать симптомы даже при затяжном течении болезни. Однако стероидные лекарства вызывают привыкание и побочные эффекты. Детям часто назначают «Софрадекс» — его капают в нос на протяжении 7 дней, после чего рекомендуют перейти к курсу ингаляций. Все тщательно смешивают, а полученным составом капают ребенку нос. Процедуру проводят трижды в день на протяжении 1-2 недель. Кстати, заменить перекись водорода можно «Хлоргексидином» или «Мирамистином».
Все тщательно смешивают, а полученным составом капают ребенку нос. Процедуру проводят трижды в день на протяжении 1-2 недель. Кстати, заменить перекись водорода можно «Хлоргексидином» или «Мирамистином».
 Принять грамотное решение о том, чем лечить аденоиды, народными или аптечными средствами, поможет специалист. Только при беспрекословном выполнении рекомендаций ЛОР-врача удастся избавить ребенка от заболевания без операции.
Принять грамотное решение о том, чем лечить аденоиды, народными или аптечными средствами, поможет специалист. Только при беспрекословном выполнении рекомендаций ЛОР-врача удастся избавить ребенка от заболевания без операции.














































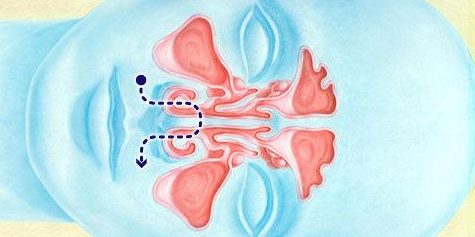 webmd.com
webmd.com












 Давайте подробно разберем, как промывать нос в домашних условиях. Какие средства для этого выбирать и когда лучше воздержаться от такой меры?
Давайте подробно разберем, как промывать нос в домашних условиях. Какие средства для этого выбирать и когда лучше воздержаться от такой меры? Главной задачей мероприятия является очищение носовой полости от скопившейся слизи. Поэтому основным показанием для ее осуществления считается наличие насморка или ринореи, что может наблюдаться при различных ЛОР-заболеваниях. Поэтому самостоятельно прибегать к ее помощи рекомендуется при:
Главной задачей мероприятия является очищение носовой полости от скопившейся слизи. Поэтому основным показанием для ее осуществления считается наличие насморка или ринореи, что может наблюдаться при различных ЛОР-заболеваниях. Поэтому самостоятельно прибегать к ее помощи рекомендуется при:

 При гайморите многие отоларингологи рекомендуют практиковать орошения содой.
При гайморите многие отоларингологи рекомендуют практиковать орошения содой.



 Обычно отоларингологи советуют пациентам в лечебных целях осуществлять манипуляции около 3 раз в сутки, причем последний сеанс следует проводить на ночь.
Обычно отоларингологи советуют пациентам в лечебных целях осуществлять манипуляции около 3 раз в сутки, причем последний сеанс следует проводить на ночь.
 Загрузка…
Загрузка…





 Кроме того, Деринат спрей способен эффективно бороться с вирусами, уже проникшими в организм. Дело в том, что за обнаружение чужеродных агентов в нашем организме отвечают толл-подобные рецепторы сторожевых клеток врождённого иммунитета. Как только данные рецепторы обнаруживают вирус, сразу же активизируются собственные защитные силы организма и вступают в борьбу с инфекцией, благодаря чему тормозится её размножение и распространение по организму. И в конечном итоге вирус погибает, не успев нанести серьёзный урон. Спрей Деринат активирует толл-подобные рецепторы и тем самым способствует скорейшему выздоровлению.
Кроме того, Деринат спрей способен эффективно бороться с вирусами, уже проникшими в организм. Дело в том, что за обнаружение чужеродных агентов в нашем организме отвечают толл-подобные рецепторы сторожевых клеток врождённого иммунитета. Как только данные рецепторы обнаруживают вирус, сразу же активизируются собственные защитные силы организма и вступают в борьбу с инфекцией, благодаря чему тормозится её размножение и распространение по организму. И в конечном итоге вирус погибает, не успев нанести серьёзный урон. Спрей Деринат активирует толл-подобные рецепторы и тем самым способствует скорейшему выздоровлению.













 Перекись водорода для промывания носа используется не так часто, как солевые растворы или другие аналогичные средства.
Перекись водорода для промывания носа используется не так часто, как солевые растворы или другие аналогичные средства.



 При гайморите целесообразно будет пропускать раствор через носоглотку и сплевывать ртом. Для этого нужно выполнять манипуляции в той же последовательности, но следует приоткрыть рот и, не наклоняя головы на бок, втягивать жидкость носом. Она будет выливаться сквозь открытый рот.
При гайморите целесообразно будет пропускать раствор через носоглотку и сплевывать ртом. Для этого нужно выполнять манипуляции в той же последовательности, но следует приоткрыть рот и, не наклоняя головы на бок, втягивать жидкость носом. Она будет выливаться сквозь открытый рот. С позволения лечащего ЛОРа ребенку можно закапывать в нос раствор перекиси водорода в возрастной дозировке, но от промываний лучше воздержаться во избежание проглатывания средства.
С позволения лечащего ЛОРа ребенку можно закапывать в нос раствор перекиси водорода в возрастной дозировке, но от промываний лучше воздержаться во избежание проглатывания средства.


 Закапывание носа перекисью водорода способствует очищению слизистой от патогенов, жидкого секрета и гнойного экссудата.
Закапывание носа перекисью водорода способствует очищению слизистой от патогенов, жидкого секрета и гнойного экссудата. Можно ли закапывать в нос перекись водорода?Согласно результатам многочисленных экспериментов, закапывание разбавленного антисептика в нос стимулирует иммунную систему, вследствие чего активизируются клетки-киллеры. Это способствует повышению местного иммунитета и уничтожению условно-патогенных микроорганизмов в очагах воспаления.
Можно ли закапывать в нос перекись водорода?Согласно результатам многочисленных экспериментов, закапывание разбавленного антисептика в нос стимулирует иммунную систему, вследствие чего активизируются клетки-киллеры. Это способствует повышению местного иммунитета и уничтожению условно-патогенных микроорганизмов в очагах воспаления. наберите раствор в пипетку;
наберите раствор в пипетку; Перед тем, как капать перекись в нос, желательно провести аллерготест, с помощью которого можно будет определить наличие аллергической реакции на компоненты антисептического раствора. Для этого следует нанести небольшое количество неразбавленного пероксида на тыльную сторону локтя. При отсутствии зуда, жжения, гиперемии и везикул можно использовать антисептик для лечения ринита и гайморита.
Перед тем, как капать перекись в нос, желательно провести аллерготест, с помощью которого можно будет определить наличие аллергической реакции на компоненты антисептического раствора. Для этого следует нанести небольшое количество неразбавленного пероксида на тыльную сторону локтя. При отсутствии зуда, жжения, гиперемии и везикул можно использовать антисептик для лечения ринита и гайморита.


 Итак, капли в нос от аллергии для детей и взрослых назначают при таких разновидностях ринита:
Итак, капли в нос от аллергии для детей и взрослых назначают при таких разновидностях ринита: Как бы там ни было, использовать противоаллергические капли в нос нужно, если:
Как бы там ни было, использовать противоаллергические капли в нос нужно, если: По сравнению с другими препаратами обладают высокой эффективностью, отсутствием системного эффекта, возможностью применения у детей с 2, 5 лет, накопительным действием (терапевтический эффект сохраняется в течение нескольких дней-недель после отмены препарата). Кроме того, пациент не привыкает к воздействию препаратов, а использовать капли для носа нужно всего од ин раз в день. Выпускаются гормональные капли противоаллергические только в форме спреев, благодаря чему содержимое флакона равномерно распределяется по всей слизистой носа и проникает в ее самые отдаленные отделы. Однако и недостатки у таких препаратов тоже есть. В их числе возможное развитие побочных эффектов, таких как сухость слизистой носа и носовых кровотечений. Если капать регулярно, эффект проявляется спустя 3-4 дня после первого использования. Так что быстрого снятия симптомов не получится. Названия самых эффективных капель включают:
По сравнению с другими препаратами обладают высокой эффективностью, отсутствием системного эффекта, возможностью применения у детей с 2, 5 лет, накопительным действием (терапевтический эффект сохраняется в течение нескольких дней-недель после отмены препарата). Кроме того, пациент не привыкает к воздействию препаратов, а использовать капли для носа нужно всего од ин раз в день. Выпускаются гормональные капли противоаллергические только в форме спреев, благодаря чему содержимое флакона равномерно распределяется по всей слизистой носа и проникает в ее самые отдаленные отделы. Однако и недостатки у таких препаратов тоже есть. В их числе возможное развитие побочных эффектов, таких как сухость слизистой носа и носовых кровотечений. Если капать регулярно, эффект проявляется спустя 3-4 дня после первого использования. Так что быстрого снятия симптомов не получится. Названия самых эффективных капель включают: В отличие от гормональных, антигистаминные средства действуют достаточно быстро, терапевтический эффект заметен после однократного применения. Данные препараты считаются самыми эффективными при лечении сезонного аллергического ринита.
В отличие от гормональных, антигистаминные средства действуют достаточно быстро, терапевтический эффект заметен после однократного применения. Данные препараты считаются самыми эффективными при лечении сезонного аллергического ринита. Все препараты действуют медленно и обладают накопительными свойствами. Однако при обострении аллергии их использовать бессмысленно. Так что лучше применять кромоны для профилактики сезонной аллергии и в схеме комплексного лечения аллергического ринита в сочетании с бронхиальной астмой.
Все препараты действуют медленно и обладают накопительными свойствами. Однако при обострении аллергии их использовать бессмысленно. Так что лучше применять кромоны для профилактики сезонной аллергии и в схеме комплексного лечения аллергического ринита в сочетании с бронхиальной астмой.


 несколько часов. Как правило, использовать Галазолин потребуется до 4 раз в день.
несколько часов. Как правило, использовать Галазолин потребуется до 4 раз в день.