При промывании носа вода попала в ухо и заболело: что делать
Полости среднего уха и носа связываются между собой через евстахиеву трубу. ЛОР врачи часто назначают промывания носа солевыми растворами для очищения полости, но при неправильном проведении процедуры, раствор может проникнуть внутрь. Это может привести к разнообразным последствиям, начиная от простой заложенности, заканчивая воспалительным процессом.

Процедура промывания может создать неприятные ощущения.
Содержание статьи
Причины дискомфорта
- Заложенность после промывания или закапывания носа. Возникает из-за неправильного введения средства, в результате которого жидкость через евстахиевую трубу проникает в ушную полость.
- После закапывания носа заболело ухо. Болезненные ощущения в ушной полости могут быть связаны с повреждениями барабанной перегородки и наличием воспалительного процесса в ней.
- После промывания начался отит. Для очищения назначаются растворы Долфин или Аквалор, их действие основано на вымывании из полости вирусов, бактерий, частиц пыли и аллергенов. В результате дыхание становится легким, симптомы ринита сглаживаются. При правильном использовании данные средства не представляют опасности, для здоровья и состояния работы органов слуха. Отит возникает на фоне попадания в полость раствора для полоскания, но не из-за него. Если после проведения начал развиваться отит, то воспаление в среднем ухе уже было, а препарат только ускорил процесс.
Ошибки
Негативное влияние на состояние здоровья может быть связано с рядом ошибок:
- Резкое введение препарата в нос, что вызвало его попадание в евстахиеву трубу.
- Высокая концентрация солей в растворе для промывания, возникает при неверном разведении сухих препаратов, в результате неправильного хранения или окончания срока годности средства.
- Проведение процедуры при наличии травм в барабанной перепонке. Через отверстие в перегородке раствор легко проникает в среднее ухо и вызывает развитие патологического процесса.
- Наличие сильной заложенности или отека. Противопоказанием к применению промываний относят заложенность носа и отечность слизистой, эти процессы могут стать причиной проникновения жидкости в среднее ухо и развития воспалительного процесса в нем.
- Проведение манипуляции пациентам с отитом или склонным к частому развитию болезни. Вода сама по себе не является причиной развития воспаления, но при проникновении усугубляет уже существующую патологию.
Проявление

Симптомами того, что после проведения процедуры раствор для промывания попал в ушную полость, являются такие ощущения:
- Заложенность, ощущение воды.
- Звуки слышатся глухими или звенящими.
- Флуктуация – ощущение того, что в ушной полости перетекает жидкость.
- Булькающие ощущения.
- Боль.
Последствия
При попадании воды в ухо при промывании приводит к ощущению заложенности, в нем ощущается наличие жидкости, что сопровождается звоном или ощущением переливания. Реже возникают болезненные проявления после проведения манипуляции. Неправильное проведение с попаданием жидкости может стать причиной развития нескольких патологий, это связано не только с попаданием воды, но и наличием в ней солей и микроорганизмов, вымытых со слизистой оболочки носа.
- евстахиит;
- воспаление среднего отдела;
- воспаление барабанной перегородки;
- гнойное хроническое воспаление барабанной перепонки.
В норме водные массы выводятся естественным путем, не вызывая при этом воспалительного процесса. Опасность во время проведения процедуры промывания заключается в том, что для этого используются солевые растворы, имеющие раздражающее действие на слизистую оболочку.
Еще одной причиной развития патологии является то, что из полости вымываются частицы гноя или слизи, в которых находится большое количество бактерий. Бактерии провоцируют развитие воспалительного процесса. Это приводит к образованию в полости гнойного экссудата, который расплавляет ткани и повреждает тонкое строение органов среднего уха и барабанной перегородки.
Проводить процедуру промывания необходимо очень аккуратно, чтобы избежать проникновения раствора в евстахиеву трубу, а через нее и в полость среднего уха.
Что делать
Жидкость, попавшая в ушную полость, может стать одной из причин возникновения или усугубления имеющегося воспалительного процесса. При возникновении подобной проблемы, рекомендуется принять меры для удаления раствора самому. Если вывести ее самостоятельно не удалось, рекомендуется срочно обратиться на консультацию к специалисту. Развитие патологического процесса может стать причиной нарушения работы органов слуха, исправить которые бывает практически невозможно.
Удаление

Если при промывании носа вода попала в ухо, то ее следует вывести оттуда как можно быстрее. Существует несколько способов самостоятельно вывести жидкость без обращения за врачебной помощью.
- Создание вакуума. Наличие вакуума заставляет массы перемещаться в его сторону. Благодаря такому физическому приему можно попробовать вывести воду. Для этого нужно ввести в слуховой проход палец и постараться создать вакуум. Угол введения пальца зависит от строения слухового прохода. Всю процедуру нужно проводить очень аккуратно, чтобы не повредить барабанную перепонку.
- Создание давления в ухе, которое вытолкнет жидкость. Для этого нужно набрать полный рот воздуха и закрыть ноздри. При этом нужно путаться выдавить из себя воздух с закрытым ртом. При правильном проведении процедуры воздух попадет в евстахиевы трубы и вытолкнет воду. Если это удалось сделать, то будет слышен характерный хлопок, после которого неприятные ощущения и заложенность носа исчезают.
- Выведение жидкости силой гравитации. Для этого нужно наклонить голову со стороны уха, в которое попала вода и немного потрясти головой. Противоположное ухо можно закрыть.
- Жевательные или глотательные движения. С их помощью можно расширить отверстия евстахиевых труб, это позволит жидкости выйти.
- Фен. В ухо направляется поток холодного воздуха из фена, который испаряет воду. Использование данной методики может быть опасно. Нельзя направлять в ухо горячий поток воздуха, это может стать причиной повреждения барабанной перепонки.
- Закапывание сосудосужающими и противоотечными средствами.
При отсутствии результата следует обратиться к ЛОРу, специалист назначит процедуры, необходимые для выведения жидкости.
Проникновение в среднее ухо и последствия
Боль в ухе после промывания носа чаще всего является признаком того, что жидкость находится в полости среднего отдела. Это может привести к серьезным последствиям, поэтому необходимо срочно провести мероприятия по удалению жидкости. Иначе это может привести к серьезным таким последствиям:
- развитие отита;
- гнойный отит;
- повреждение барабанной перепонки;
- полная или частичная потеря слуха, без возможности восстановления функциональности.
Профилактика
Чтобы процедура очищения не стала причиной развития патологий барабанной перепонки или евстахиевых труб, следует принимать меры предосторожности.
- Отказ от промываний при наличии отеков или сильной заложенности. Если полость отекшая, то после очищения может возникнуть ощущение, что ухо заложило. Чтобы этого не произошло, перед промыванием следует закапать нос сосудосужающими каплями. Они позволят снять отек.
- Нельзя проводить процедуру больным с отитом или склонным к развитию процесса. Это одно из главных условий. Его нарушение может стать причиной серьезных последствий для здоровья.
- Аккуратное введение средства. Растворы следует вводить плавно и аккуратно. Нельзя резко вводить ее в нос, это может привести к попаданию раствора в евстахиеву трубу.
Растворы используются довольно часто, они позволяют снять симптомы заложенности и ускоряют процесс выздоровления. Чтобы процедура не принесла вреда, пациенту следует очень внимательно подходить к проведению манипуляции и исключить возможность проникновения в ушную полость.
что делать, как удалить воду из уха дома, советы и консультации врачей
В статье разберемся, что делать, если при промывании носа вода попала в ухо.
Полости носа и среднего уха связаны между собой через евстахиевы трубы. ЛОР-специалисты часто назначают промывания носовых проходов при помощи солевых растворов для очищения от скопившейся слизи. Однако при неправильном проведении данной терапевтической процедуры раствор может проникать внутрь. Это может приводить к разнообразным негативным последствиям, начиная от обычной заложенности, заканчивая началом воспалительного процесса. Процедура промывания может доставлять пациенту неприятные ощущения.
Итак, почему при промывании носа вода попадает в ухо?

Причины возникновения дискомфорта
После закапывания или промывания носа растворами может возникать заложенность в ушах. Это, как правило, является следствием неправильного введения медицинского средства, в результате которого вода через евстахиеву трубу проходит в ушную полость.
После промывания носа может заболеть ухо. Ощущения болезненности в ушной полости могут быть связаны с повреждением барабанной перегородки и присутствием в ней воспалительного процесса, что свидетельствует о развитии такого заболевания как отит.
Растворы для промывания
Для очищения носовой полости назначаются, как правило, растворы «Аквалор» или «Долфин», действие которых основано на вымывании из носа вирусов, частиц пыли, бактерий и аллергенов. В результате таких процедур дыхание становится легким, симптоматика ринита существенно сглаживается. При правильном применении данные средства не представляют особой опасности для функциональности органов слуха. Отит развивается, если вода попала в ухо через нос. Когда после проведения лечебного мероприятия начало развиваться воспаление среднего уха, то этого говорит о том, что такой процесс уже протекал в скрытом виде, а раствор для промывания только ускорил его.
Всегда ли при промывании носа вода попадает в ухо?

Ошибки при промывании носа
Отрицательное влияние на состояние здоровья ушей может быть связано с некоторым ошибками при проведении промываний носовых ходов:
- Резкое введение лекарственного раствора в нос, что спровоцировало его попадание в евстахиевы трубы.
- Высокая концентрация соли в растворе для промываний, что наблюдается при неправильном разведении сухих медикаментозных средств, вследствие ненадлежащего хранения или применения после окончания срока годности медикамента.
- Проведение медицинской процедуры при травмах в барабанной перепонке. Сквозь отверстие в перегородке жидкость легко проникает в полость среднего уха и вызывает возникновение патологического процесса.
- Сильная заложенность или отечность слизистых покровов носа. Основным противопоказанием к использованию промываний относится заложенность носа и отек слизистой, эти процессы могут стать фактором для проникновения жидкости в область среднего уха и развития в нем воспалительного процесса.
- Проведение манипуляции больным с отитом или людям, склонным к частым рецидивам этого заболевания. Вода не является причиной возникновения воспаления, однако при проникновении в евстахиеву трубу усугубляет уже имеющуюся патологию. Люди часто жалуются на то, что попала вода в нос, и болит ухо. Какими симптомами это проявляется?
Симптомы
Признаками того, что после проведения процедуры по промыванию носовых ходов медикаментозный раствор попал в ушную полость, можно считать следующие ощущения:
- заложенность в ухе, ощущение присутствия внутри него воды;
- звуки слышатся звенящими или глухими;
- флуктуация – ощущение того, что в полости уха перетекает жидкость.
- болевые ощущения или дискомфорт.

Последствия
Итак, при промывании носа вода попала в ухо. На фоне этого возникает ощущение заложенности, в ухе ощущается присутствие жидкости, что может сопровождаться звоном или чувством переливания. Несколько реже возникают болезненные ощущения после проведения процедуры. Неправильное проведение может стать причиной развития некоторых патологий, что связано не только с проникновение в ухо раствора, но и наличием в ней соли и патогенных микроорганизмов, которые были вымыты со слизистой оболочки носовых ходов. К таким патологическим состояниям относятся:
- евстахиит;
- воспаление барабанной перегородки;
- воспалительный процесс в среднем отделе;
- хроническое гнойное воспаление барабанной перепонки.
Опасно ли то, что при полоскании носа вода попала в ухо?
В пределах нормы водные массы выводятся из ушной полости естественным путем, не вызывая процессов воспаления. Опасность во время промывания заключается в том, что для этого применяются различные солевые растворы, которые оказывают раздражающее воздействие на слизистые оболочки.
Еще одним фактором, провоцирующим развитие данной патологии, является то, что из носа вымываются частицы слизи или гноя, в которых имеется большое количество болезнетворных бактерий. Эти возбудители провоцируют развитие воспаления, что приводит к образованию в среднем ухе гнойного экссудата, расплавляющего ткани и повреждающего тонкое строение слуховых органов и барабанной перегородки.
Проводить лечебную процедуру по промыванию носа необходимо крайне аккуратно, чтобы избежать проникновения жидкости в евстахиеву трубу, а через нее и в область среднего уха.

Попала вода, и ухо болит, что делать?
Жидкость, которая попала из носа в ушную полость, может стать причиной развития или усугубления имеющегося процесса воспаления. При подобной проблеме рекомендуется принять специальные меры для удаления раствора самостоятельно. Если вывести жидкость таким образом не удалось, рекомендуется обратиться к специалисту. Возникновение патологического процесса впоследствии становится причиной нарушения функциональности органов слуха, вылечить которые в дальнейшем иногда бывает невозможно.
Если пациент промывал нос, и вода попала в ухо, что следует делать, по мнению врачей?
Удаление воды. Советы врачей
Если в процессе промывания носа раствор попал в ухо, то его следует оттуда вывести и сделать это как можно быстрее. Специалисты рекомендуют использовать определенные способы, которые позволяют самостоятельно вывести жидкость из евстахиевых труб без обращения за медицинской помощью. К ним относятся:

- Создание вакуума, который заставляет водные массы переместиться в его сторону. Благодаря подобному физическому приему можно вывести раствор. Для этого необходимо ввести палец в слуховой проход и попытаться создать вакуум. Угол введения пальца при этом зависит от непосредственного строения слухового прохода. Подобную процедуру следует проводить очень аккуратно, чтобы не возникло повреждения барабанной перепонки.
- Создание в ухе давления, которое вытолкнет воду. Для этого необходимо набрать в рот воздух и закрыть ноздри. При этом нужно пытаться выдавить из себя воздух, не открывая при этом рта. При правильном выполнении данной процедуры воздух должен попасть в евстахиевы трубы и вытолкнуть воду. Если сделать это удалось, должен произойти характерный хлопок, после которого ощущения дискомфорта и заложенность носа устраняются.
- Выведение жидкости при помощи силы гравитации. Для этого необходимо наклонить голову с той стороны, куда попала жидкость в ухо, и немного потрясти головой. При этом требуется закрыть противоположное ухо.
- Глотательные или жевательные движения, при помощи которых можно расширить просвет евстахиевых труб, это поможет вывести жидкость наружу.
- Фен. При использовании данного метода в ухо направляется поток воздуха из фена, который должен испарить воду. Применение данной методики должно быть весьма аккуратным, поскольку подобные манипуляции могут стать причиной повреждений барабанной перепонки.
- Закапывание противоотечными и сосудосужающими средствами.
Если вывести из уха воду не удалось, следует обратиться к ЛОРу, который назначит специальные процедуры для выведения жидкости и медикаментозные средства для предотвращения развития воспалительного процесса.
Когда попала вода, и ухо заложило, что делать, теперь понятно.
Профилактика
Чтобы процедура очищения носа методом промывания не стала причиной возникновения патологий евстахиевых труб или барабанной перепонки, необходимо принимать некоторые меры предосторожности. К ним относятся следующие:
- Отказ от промывания носовых ходов при наличии отечности или выраженной заложенности. Если полость носа отекшая, то после промывания может возникнуть чувство, что ухо заложило. Чтобы такого не произошло, перед промыванием носа следует закапывать нос сосудосужающими лекарственными средствами, которые позволят снять отечность слизистых покровов.
- Нельзя проводить процедуру промывания пациентам, больным отитом или имеющим склонность к рецидивам подобного патологического процесса. Это является одним из главных условий лечения ринита. Его нарушение может спровоцировать серьезные негативные последствия для здоровья.
- Аккуратное введение медицинского средства. Растворы для промывания носовых ходов следует вводить медленно и аккуратно. Нельзя вводить их в нос резко, поскольку это может приводить к попаданию жидкости в евстахиеву трубу.

Заключение
Растворы применяются довольно часто, они помогают снять симптомы отечности носа и ускоряют выздоровление. Чтобы процедура промывания не принесла вреда, больному следует крайне внимательно подходить к осуществлению такой манипуляции и исключить вероятность того, чтобы из носа в ухо попала вода.
При промывании носа вода попала в ухо? Что делать?
Описание:
Нос и среднее ухо связаны евстахиевой трубой. Медицина рекомендуют промывать нос солевыми растворами, если это сделано не правильно раствор может через евстахиеву трубу попасть в ухо.
Когда после закапывания носа появилась боль в ухе, это связано с воспалением барабанной перепонки.
Если после промывания появился отит, это говорит о том, что отит уже был. Промывание усиливает процесс.
ОШИБКИ.
Отрицательное действие промывания связано с ошибками промывания.
- Нельзя резко вводить лекарство, лекарство сразу попадает в евстахиеву трубу.
- Нельзя для промывания используются большие концентрации препарата.
- Нельзя проводить промывание при заболевании барабанной перепонки, препарат пройдет в среднее ухо.
- Нельзя промывать при сильной заложенности носа и отеке слизистой.
ПРОЯВЛЕНИЕ.
- Лекарство попало в полость уха, появляется заложенность в ухе.
- Человек слышит звуки звенящими и глухими.
- Булькания в ухе.
- Появление болезненности, cнижение слуха.
- Промывание проведено неправильно, может возникнуть евстахиит.
- Воспаление среднего уха и барабанной перепонки.
- Проводить промывание тщательно, чтобы раствор препарата не попал в евстахиеву трубу и среднее ухо.
- Нужно обратиться к врачу, если жидкость попала в ухо.
УДАЛЕНИЕ.
- Когда жидкость попадает в ухо, нужно вывести быстро.
- При создании вакуума жидкость перемещается, ввести палец в слуховой проход сделать вакуум аккуратно, чтобы не повредить барабанную перепонку.
- Полный рот набрать воздуха, закрыть нос и выдохнуть воздух с закрытым ртом.
- Наклонить в сторону уха, в котором вода, потрясти головой.
- Жевательные или глотательные движения, это дает возможность жидкости выйти из уха.
- Закапать сосудосужающими и противоотечными лекарства.
- Не получилось вывести воду, обратитесь к врачу!
- Когда вода попала в среднее ухо, может быть боль. Может появиться отит, повреждение барабанной перепонки, снижение слуха.
ПРОФИЛАКТИКА.
- Меры предосторожности.
- Когда есть отек, сильная заложенность не промывать.
- Сосудосуживающие капли нужно закапывать перед промыванием, снимают отек.
- При отите нельзя делать промывание.
- Раствор нельзя резко вводить в нос, это нужно делать очень аккуратно.
- Растворы позволяют снять заложенности и ускоряют выздоровления.
что делать, как удалить воду из уха дома, советы и консультации врачей
В статье разберемся, что делать, если при промывании носа вода попала в ухо.
Полости носа и среднего уха связаны между собой через евстахиевы трубы. ЛОР-специалисты часто назначают промывания носовых проходов при помощи солевых растворов для очищения от скопившейся слизи. Однако при неправильном проведении данной терапевтической процедуры раствор может проникать внутрь. Это может приводить к разнообразным негативным последствиям, начиная от обычной заложенности, заканчивая началом воспалительного процесса. Процедура промывания может доставлять пациенту неприятные ощущения.
Итак, почему при промывании носа вода попадает в ухо?

Причины возникновения дискомфорта
После закапывания или промывания носа растворами может возникать заложенность в ушах. Это, как правило, является следствием неправильного введения медицинского средства, в результате которого вода через евстахиеву трубу проходит в ушную полость.
После промывания носа может заболеть ухо. Ощущения болезненности в ушной полости могут быть связаны с повреждением барабанной перегородки и присутствием в ней воспалительного процесса, что свидетельствует о развитии такого заболевания как отит.
Растворы для промывания
Для очищения носовой полости назначаются, как правило, растворы «Аквалор» или «Долфин», действие которых основано на вымывании из носа вирусов, частиц пыли, бактерий и аллергенов. В результате таких процедур дыхание становится легким, симптоматика ринита существенно сглаживается. При правильном применении данные средства не представляют особой опасности для функциональности органов слуха. Отит развивается, если вода попала в ухо через нос. Когда после проведения лечебного мероприятия начало развиваться воспаление среднего уха, то этого говорит о том, что такой процесс уже протекал в скрытом виде, а раствор для промывания только ускорил его.
Всегда ли при промывании носа вода попадает в ухо?

Ошибки при промывании носа
Отрицательное влияние на состояние здоровья ушей может быть связано с некоторым ошибками при проведении промываний носовых ходов:
- Резкое введение лекарственного раствора в нос, что спровоцировало его попадание в евстахиевы трубы.
- Высокая концентрация соли в растворе для промываний, что наблюдается при неправильном разведении сухих медикаментозных средств, вследствие ненадлежащего хранения или применения после окончания срока годности медикамента.
- Проведение медицинской процедуры при травмах в барабанной перепонке. Сквозь отверстие в перегородке жидкость легко проникает в полость среднего уха и вызывает возникновение патологического процесса.
- Сильная заложенность или отечность слизистых покровов носа. Основным противопоказанием к использованию промываний относится заложенность носа и отек слизистой, эти процессы могут стать фактором для проникновения жидкости в область среднего уха и развития в нем воспалительного процесса.
- Проведение манипуляции больным с отитом или людям, склонным к частым рецидивам этого заболевания. Вода не является причиной возникновения воспаления, однако при проникновении в евстахиеву трубу усугубляет уже имеющуюся патологию. Люди часто жалуются на то, что попала вода в нос, и болит ухо. Какими симптомами это проявляется?
Симптомы
Признаками того, что после проведения процедуры по промыванию носовых ходов медикаментозный раствор попал в ушную полость, можно считать следующие ощущения:
- заложенность в ухе, ощущение присутствия внутри него воды;
- звуки слышатся звенящими или глухими;
- флуктуация – ощущение того, что в полости уха перетекает жидкость.
- болевые ощущения или дискомфорт.

Последствия
Итак, при промывании носа вода попала в ухо. На фоне этого возникает ощущение заложенности, в ухе ощущается присутствие жидкости, что может сопровождаться звоном или чувством переливания. Несколько реже возникают болезненные ощущения после проведения процедуры. Неправильное проведение может стать причиной развития некоторых патологий, что связано не только с проникновение в ухо раствора, но и наличием в ней соли и патогенных микроорганизмов, которые были вымыты со слизистой оболочки носовых ходов. К таким патологическим состояниям относятся:
- евстахиит;
- воспаление барабанной перегородки;
- воспалительный процесс в среднем отделе;
- хроническое гнойное воспаление барабанной перепонки.
Опасно ли то, что при полоскании носа вода попала в ухо?
В пределах нормы водные массы выводятся из ушной полости естественным путем, не вызывая процессов воспаления. Опасность во время промывания заключается в том, что для этого применяются различные солевые растворы, которые оказывают раздражающее воздействие на слизистые оболочки.
Еще одним фактором, провоцирующим развитие данной патологии, является то, что из носа вымываются частицы слизи или гноя, в которых имеется большое количество болезнетворных бактерий. Эти возбудители провоцируют развитие воспаления, что приводит к образованию в среднем ухе гнойного экссудата, расплавляющего ткани и повреждающего тонкое строение слуховых органов и барабанной перегородки.
Проводить лечебную процедуру по промыванию носа необходимо крайне аккуратно, чтобы избежать проникновения жидкости в евстахиеву трубу, а через нее и в область среднего уха.

Попала вода, и ухо болит, что делать?
Жидкость, которая попала из носа в ушную полость, может стать причиной развития или усугубления имеющегося процесса воспаления. При подобной проблеме рекомендуется принять специальные меры для удаления раствора самостоятельно. Если вывести жидкость таким образом не удалось, рекомендуется обратиться к специалисту. Возникновение патологического процесса впоследствии становится причиной нарушения функциональности органов слуха, вылечить которые в дальнейшем иногда бывает невозможно.
Если пациент промывал нос, и вода попала в ухо, что следует делать, по мнению врачей?
Удаление воды. Советы врачей
Если в процессе промывания носа раствор попал в ухо, то его следует оттуда вывести и сделать это как можно быстрее. Специалисты рекомендуют использовать определенные способы, которые позволяют самостоятельно вывести жидкость из евстахиевых труб без обращения за медицинской помощью. К ним относятся:

- Создание вакуума, который заставляет водные массы переместиться в его сторону. Благодаря подобному физическому приему можно вывести раствор. Для этого необходимо ввести палец в слуховой проход и попытаться создать вакуум. Угол введения пальца при этом зависит от непосредственного строения слухового прохода. Подобную процедуру следует проводить очень аккуратно, чтобы не возникло повреждения барабанной перепонки.
- Создание в ухе давления, которое вытолкнет воду. Для этого необходимо набрать в рот воздух и закрыть ноздри. При этом нужно пытаться выдавить из себя воздух, не открывая при этом рта. При правильном выполнении данной процедуры воздух должен попасть в евстахиевы трубы и вытолкнуть воду. Если сделать это удалось, должен произойти характерный хлопок, после которого ощущения дискомфорта и заложенность носа устраняются.
- Выведение жидкости при помощи силы гравитации. Для этого необходимо наклонить голову с той стороны, куда попала жидкость в ухо, и немного потрясти головой. При этом требуется закрыть противоположное ухо.
- Глотательные или жевательные движения, при помощи которых можно расширить просвет евстахиевых труб, это поможет вывести жидкость наружу.
- Фен. При использовании данного метода в ухо направляется поток воздуха из фена, который должен испарить воду. Применение данной методики должно быть весьма аккуратным, поскольку подобные манипуляции могут стать причиной повреждений барабанной перепонки.
- Закапывание противоотечными и сосудосужающими средствами.
Если вывести из уха воду не удалось, следует обратиться к ЛОРу, который назначит специальные процедуры для выведения жидкости и медикаментозные средства для предотвращения развития воспалительного процесса.
Когда попала вода, и ухо заложило, что делать, теперь понятно.

Профилактика
Чтобы процедура очищения носа методом промывания не стала причиной возникновения патологий евстахиевых труб или барабанной перепонки, необходимо принимать некоторые меры предосторожности. К ним относятся следующие:
- Отказ от промывания носовых ходов при наличии отечности или выраженной заложенности. Если полость носа отекшая, то после промывания может возникнуть чувство, что ухо заложило. Чтобы такого не произошло, перед промыванием носа следует закапывать нос сосудосужающими лекарственными средствами, которые позволят снять отечность слизистых покровов.
- Нельзя проводить процедуру промывания пациентам, больным отитом или имеющим склонность к рецидивам подобного патологического процесса. Это является одним из главных условий лечения ринита. Его нарушение может спровоцировать серьезные негативные последствия для здоровья.
- Аккуратное введение медицинского средства. Растворы для промывания носовых ходов следует вводить медленно и аккуратно. Нельзя вводить их в нос резко, поскольку это может приводить к попаданию жидкости в евстахиеву трубу.

Заключение
Растворы применяются довольно часто, они помогают снять симптомы отечности носа и ускоряют выздоровление. Чтобы процедура промывания не принесла вреда, больному следует крайне внимательно подходить к осуществлению такой манипуляции и исключить вероятность того, чтобы из носа в ухо попала вода.
Что делать, если при промывании носа вода попала в ухо?
Физиология человека такова, что полости среднего уха и носа соединяются с помощью слуховой трубы. Если методика промывания носа нарушается, то через этот канал вода попадает в ухо, что очень часто является причиной воспаления.
Особенности попадания воды в ухо

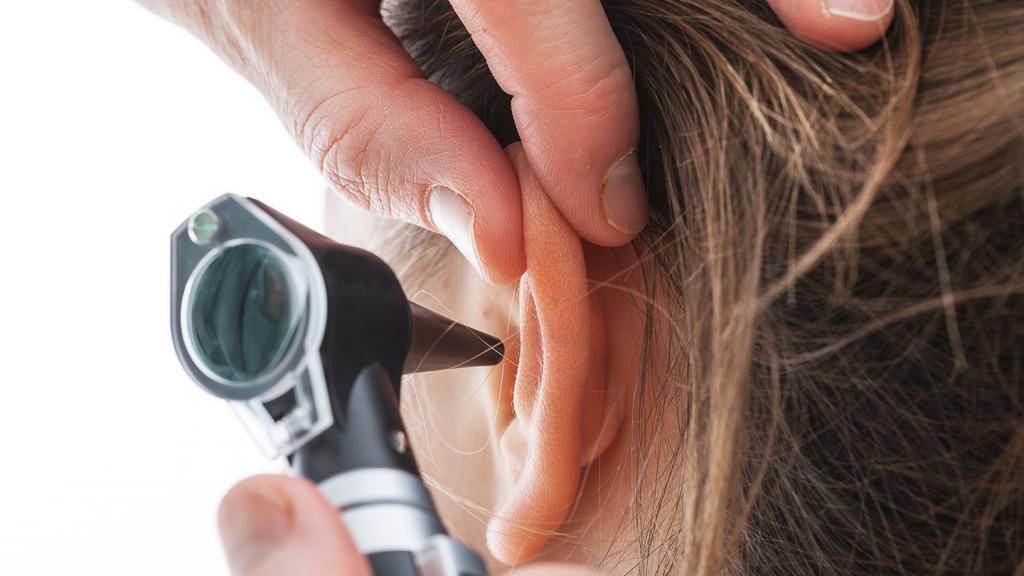
Вода попала в ухо при промывании носа
Воспаление среднего уха при попадании промывающего раствора происходит только в том случае, если в нем уже есть воспаление. Очень часто заболевание уха случается у тех людей, которые имеют склонность к отиту. Именно поэтому перед промыванием носа необходимо проконсультироваться у специалистов. Если у пациентов имеется отит, тогда проводить процедуру промывания носа категорически запрещается.
В любом случае промывание носа необходимо проводить по строго установленным правилам.
Попадание промывающего раствора в ухо производится в таких случаях:
Для того чтобы вода не попала в ухо необходимо правильно проводить промывание носа. Флакон с жидкостью необходимо сжимать очень медленно, чтобы ее напор был не сильным. Во время промывания носа наклон головы должен быть на 20-30 градусов в сторону и на 30-45 градусов вперед.
Если больному обеспечат такое положение во время промывания, то возможность попадания воды в ухо будет исключена.
Если у пациента выраженная заложенность носа, то ему необходимо перед промыванием закапать его. С этой целью используют специальные сосудосуживающие капли. Закапывать нос необходимо за 5 минут до проведения промывания. При использовании капель снимается отек слизистой оболочки носа и исключается возможность попадания раствора в слуховую трубу. Если процедуру проводят детям, возраст которых 3-5 лет, то перед этим необходимо проконсультироваться у доктора. Это объясняется тем, что слуховая труба у детей является более короткой и широкой чем у взрослого человека.
Что делать если вода попала в наружное ухо?

Методы избавления воды из наружного отдела уха
При попадании воды в наружное ухо у человека появится ощущение ее переливания в этой области. Изначально необходимо наклонить голову в ту сторону, в которой появилось ощущение переливания воды. Мочку уха необходимо оттянуть вниз, что позволит выпрямить слуховой канал и попрыгать на одной ноге.
Можно использовать в этом случае метод вакуумной помпы:
- С этой целью уши закрывают ладонями и плотно их прикладывают. Делают это до тех пока, пока ладони не «присосутся» к уху.
- Далее необходимо резко оторвать ладони от уха.
- При попадании воды в наружный отдел уха можно использовать метод водолазов, который заключается в выдувании воздуха из легких через уши.
- Во время проведения этого действия необходимо плотно зажать нос рукой.
Если в наружное ухо попала вода и при этом возникают болевые ощущения, тогда необходимо согреть ухо. С этой целью используется специальный мешочек, в который насыпается теплый песок или соль. Также для прогревания уха можно использовать грелку. Теплая вода может выбежать из уха намного быстрее.
При попадании воды в ухо ни в коем случае нельзя использовать ватные палочки.
При наличии воды в ухе больной ложится на бок таким образом, чтобы больное ухо оказалось внизу. В таком положении необходимо производить манипуляции жевания и глотания. Если пациент умеет, то он может пошевелить ушами. Если в ухо попала грязная вода, то в целях предупреждения инфекции его необходимо закапать перекисью водорода или каплями на основе спирта.
Наличие воды в среднем ухе

Вода в среднем отделе уха
В том случае, если во время промывания носа вода попала в среднее ухо, то необходимо закапать ухо противовоспалительными каплями. Далее берется турунда, смачивается в теплом борном спирте и вставляется в ухо. На заложенное ухо необходимо поставить согревающий компресс на ночь. При возникновении боли в среднем ухе пациенты принимают болеутоляющие медикаментозные препараты. Для того чтобы полностью избавиться от проблемы, необходимо обратиться за помощью к ЛОР-врачу.
В целом при попадании воды в ухо самостоятельной помощи бывает вполне достаточно. Проникнуть вода глубже наружного отдела уха через барабанную перепонку не может. Но если вы чувствуете, что вода находится глубоко в ухе, то вам необходимо в обязательном порядке обратиться за помощью к специалисту.
Не стоит предпринимать самостоятельной попытки извлечения воды с ушей людям, которые имеют предрасположенность к серным пробкам, гнойные отит и другие заболевания ушей.
Для того чтобы вода не попала в ухо после промывания носа необходимо проводить процедуру максимально аккуратно. Если у вас нет соответствующих навыков в этом вопросе, тогда лучше всего будет доверить его решение высококвалифицированному специалисту. Это убережет вас от попадания раствора или воды в ухо.
Полезная информация о том, как избавится от воды в ухе.
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
Поделись с друзьями! Будьте здоровы!
✅ Что делать если после промывания носа заложило или заболело ухо?
При промывании носа вода попала в ухо: что делать, как удалить воду из уха дома, советы и консультации врачей
В статье разберемся, что делать, если при промывании носа вода попала в ухо.
Полости носа и среднего уха связаны между собой через евстахиевы трубы. ЛОР-специалисты часто назначают промывания носовых проходов при помощи солевых растворов для очищения от скопившейся слизи. Однако при неправильном проведении данной терапевтической процедуры раствор может проникать внутрь. Это может приводить к разнообразным негативным последствиям, начиная от обычной заложенности, заканчивая началом воспалительного процесса. Процедура промывания может доставлять пациенту неприятные ощущения.
Итак, почему при промывании носа вода попадает в ухо?

Причины возникновения дискомфорта
После закапывания или промывания носа растворами может возникать заложенность в ушах. Это, как правило, является следствием неправильного введения медицинского средства, в результате которого вода через евстахиеву трубу проходит в ушную полость.
После промывания носа может заболеть ухо. Ощущения болезненности в ушной полости могут быть связаны с повреждением барабанной перегородки и присутствием в ней воспалительного процесса, что свидетельствует о развитии такого заболевания как отит.
Растворы для промывания
Для очищения носовой полости назначаются, как правило, растворы «Аквалор» или «Долфин», действие которых основано на вымывании из носа вирусов, частиц пыли, бактерий и аллергенов. В результате таких процедур дыхание становится легким, симптоматика ринита существенно сглаживается. При правильном применении данные средства не представляют особой опасности для функциональности органов слуха. Отит развивается, если вода попала в ухо через нос. Когда после проведения лечебного мероприятия начало развиваться воспаление среднего уха, то этого говорит о том, что такой процесс уже протекал в скрытом виде, а раствор для промывания только ускорил его.
Всегда ли при промывании носа вода попадает в ухо?

Ошибки при промывании носа
Отрицательное влияние на состояние здоровья ушей может быть связано с некоторым ошибками при проведении промываний носовых ходов:
- Резкое введение лекарственного раствора в нос, что спровоцировало его попадание в евстахиевы трубы.
- Высокая концентрация соли в растворе для промываний, что наблюдается при неправильном разведении сухих медикаментозных средств, вследствие ненадлежащего хранения или применения после окончания срока годности медикамента.
- Проведение медицинской процедуры при травмах в барабанной перепонке. Сквозь отверстие в перегородке жидкость легко проникает в полость среднего уха и вызывает возникновение патологического процесса.
- Сильная заложенность или отечность слизистых покровов носа. Основным противопоказанием к использованию промываний относится заложенность носа и отек слизистой, эти процессы могут стать фактором для проникновения жидкости в область среднего уха и развития в нем воспалительного процесса.
- Проведение манипуляции больным с отитом или людям, склонным к частым рецидивам этого заболевания. Вода не является причиной возникновения воспаления, однако при проникновении в евстахиеву трубу усугубляет уже имеющуюся патологию. Люди часто жалуются на то, что попала вода в нос, и болит ухо. Какими симптомами это проявляется?
Признаками того, что после проведения процедуры по промыванию носовых ходов медикаментозный раствор попал в ушную полость, можно считать следующие ощущения:
- заложенность в ухе, ощущение присутствия внутри него воды;
- звуки слышатся звенящими или глухими;
- флуктуация – ощущение того, что в полости уха перетекает жидкость.
- болевые ощущения или дискомфорт.

Последствия
Итак, при промывании носа вода попала в ухо. На фоне этого возникает ощущение заложенности, в ухе ощущается присутствие жидкости, что может сопровождаться звоном или чувством переливания. Несколько реже возникают болезненные ощущения после проведения процедуры. Неправильное проведение может стать причиной развития некоторых патологий, что связано не только с проникновение в ухо раствора, но и наличием в ней соли и патогенных микроорганизмов, которые были вымыты со слизистой оболочки носовых ходов. К таким патологическим состояниям относятся:
- евстахиит;
- воспаление барабанной перегородки;
- воспалительный процесс в среднем отделе;
- хроническое гнойное воспаление барабанной перепонки.
Опасно ли то, что при полоскании носа вода попала в ухо?
В пределах нормы водные массы выводятся из ушной полости естественным путем, не вызывая процессов воспаления. Опасность во время промывания заключается в том, что для этого применяются различные солевые растворы, которые оказывают раздражающее воздействие на слизистые оболочки.
Еще одним фактором, провоцирующим развитие данной патологии, является то, что из носа вымываются частицы слизи или гноя, в которых имеется большое количество болезнетворных бактерий. Эти возбудители провоцируют развитие воспаления, что приводит к образованию в среднем ухе гнойного экссудата, расплавляющего ткани и повреждающего тонкое строение слуховых органов и барабанной перегородки.
Проводить лечебную процедуру по промыванию носа необходимо крайне аккуратно, чтобы избежать проникновения жидкости в евстахиеву трубу, а через нее и в область среднего уха.

Попала вода, и ухо болит, что делать?
Жидкость, которая попала из носа в ушную полость, может стать причиной развития или усугубления имеющегося процесса воспаления. При подобной проблеме рекомендуется принять специальные меры для удаления раствора самостоятельно. Если вывести жидкость таким образом не удалось, рекомендуется обратиться к специалисту. Возникновение патологического процесса впоследствии становится причиной нарушения функциональности органов слуха, вылечить которые в дальнейшем иногда бывает невозможно.
Если пациент промывал нос, и вода попала в ухо, что следует делать, по мнению врачей?
Удаление воды. Советы врачей
Если в процессе промывания носа раствор попал в ухо, то его следует оттуда вывести и сделать это как можно быстрее. Специалисты рекомендуют использовать определенные способы, которые позволяют самостоятельно вывести жидкость из евстахиевых труб без обращения за медицинской помощью. К ним относятся:

- Создание вакуума, который заставляет водные массы переместиться в его сторону. Благодаря подобному физическому приему можно вывести раствор. Для этого необходимо ввести палец в слуховой проход и попытаться создать вакуум. Угол введения пальца при этом зависит от непосредственного строения слухового прохода. Подобную процедуру следует проводить очень аккуратно, чтобы не возникло повреждения барабанной перепонки.
- Создание в ухе давления, которое вытолкнет воду. Для этого необходимо набрать в рот воздух и закрыть ноздри. При этом нужно пытаться выдавить из себя воздух, не открывая при этом рта. При правильном выполнении данной процедуры воздух должен попасть в евстахиевы трубы и вытолкнуть воду. Если сделать это удалось, должен произойти характерный хлопок, после которого ощущения дискомфорта и заложенность носа устраняются.
- Выведение жидкости при помощи силы гравитации. Для этого необходимо наклонить голову с той стороны, куда попала жидкость в ухо, и немного потрясти головой. При этом требуется закрыть противоположное ухо.
- Глотательные или жевательные движения, при помощи которых можно расширить просвет евстахиевых труб, это поможет вывести жидкость наружу.
- Фен. При использовании данного метода в ухо направляется поток воздуха из фена, который должен испарить воду. Применение данной методики должно быть весьма аккуратным, поскольку подобные манипуляции могут стать причиной повреждений барабанной перепонки.
- Закапывание противоотечными и сосудосужающими средствами.
Если вывести из уха воду не удалось, следует обратиться к ЛОРу, который назначит специальные процедуры для выведения жидкости и медикаментозные средства для предотвращения развития воспалительного процесса.
Когда попала вода, и ухо заложило, что делать, теперь понятно.

Профилактика
Чтобы процедура очищения носа методом промывания не стала причиной возникновения патологий евстахиевых труб или барабанной перепонки, необходимо принимать некоторые меры предосторожности. К ним относятся следующие:
- Отказ от промывания носовых ходов при наличии отечности или выраженной заложенности. Если полость носа отекшая, то после промывания может возникнуть чувство, что ухо заложило. Чтобы такого не произошло, перед промыванием носа следует закапывать нос сосудосужающими лекарственными средствами, которые позволят снять отечность слизистых покровов.
- Нельзя проводить процедуру промывания пациентам, больным отитом или имеющим склонность к рецидивам подобного патологического процесса. Это является одним из главных условий лечения ринита. Его нарушение может спровоцировать серьезные негативные последствия для здоровья.
- Аккуратное введение медицинского средства. Растворы для промывания носовых ходов следует вводить медленно и аккуратно. Нельзя вводить их в нос резко, поскольку это может приводить к попаданию жидкости в евстахиеву трубу.

Заключение
Растворы применяются довольно часто, они помогают снять симптомы отечности носа и ускоряют выздоровление. Чтобы процедура промывания не принесла вреда, больному следует крайне внимательно подходить к осуществлению такой манипуляции и исключить вероятность того, чтобы из носа в ухо попала вода.
Что делать, если при промывании носа вода попала в ухо
Полости среднего уха и носа связываются между собой через евстахиеву трубу. ЛОР врачи часто назначают промывания носа солевыми растворами для очищения полости, но при неправильном проведении процедуры, раствор может проникнуть внутрь. Это может привести к разнообразным последствиям, начиная от простой заложенности, заканчивая воспалительным процессом.
Процедура промывания может создать неприятные ощущения.
Причины дискомфорта
- Заложенность после промывания или закапывания носа. Возникает из-за неправильного введения средства, в результате которого жидкость через евстахиевую трубу проникает в ушную полость.
- После закапывания носа заболело ухо. Болезненные ощущения в ушной полости могут быть связаны с повреждениями барабанной перегородки и наличием воспалительного процесса в ней.
- После промывания начался отит. Для очищения назначаются растворы Долфин или Аквалор, их действие основано на вымывании из полости вирусов, бактерий, частиц пыли и аллергенов. В результате дыхание становится легким, симптомы ринита сглаживаются. При правильном использовании данные средства не представляют опасности, для здоровья и состояния работы органов слуха. Отит возникает на фоне попадания в полость раствора для полоскания, но не из-за него. Если после проведения начал развиваться отит, то воспаление в среднем ухе уже было, а препарат только ускорил процесс.
Негативное влияние на состояние здоровья может быть связано с рядом ошибок:
- Резкое введение препарата в нос, что вызвало его попадание в евстахиеву трубу.
- Высокая концентрация солей в растворе для промывания, возникает при неверном разведении сухих препаратов, в результате неправильного хранения или окончания срока годности средства.
- Проведение процедуры при наличии травм в барабанной перепонке. Через отверстие в перегородке раствор легко проникает в среднее ухо и вызывает развитие патологического процесса.
- Наличие сильной заложенности или отека. Противопоказанием к применению промываний относят заложенность носа и отечность слизистой, эти процессы могут стать причиной проникновения жидкости в среднее ухо и развития воспалительного процесса в нем.
- Проведение манипуляции пациентам с отитом или склонным к частому развитию болезни. Вода сама по себе не является причиной развития воспаления, но при проникновении усугубляет уже существующую патологию.
Проявление
Симптомами того, что после проведения процедуры раствор для промывания попал в ушную полость, являются такие ощущения:
- Заложенность, ощущение воды.
- Звуки слышатся глухими или звенящими.
- Флуктуация – ощущение того, что в ушной полости перетекает жидкость.
- Булькающие ощущения.
- Боль.
Последствия
При попадании воды в ухо при промывании приводит к ощущению заложенности, в нем ощущается наличие жидкости, что сопровождается звоном или ощущением переливания. Реже возникают болезненные проявления после проведения манипуляции. Неправильное проведение с попаданием жидкости может стать причиной развития нескольких патологий, это связано не только с попаданием воды, но и наличием в ней солей и микроорганизмов, вымытых со слизистой оболочки носа.
- евстахиит;
- воспаление среднего отдела;
- воспаление барабанной перегородки;
- гнойное хроническое воспаление барабанной перепонки.
В норме водные массы выводятся естественным путем, не вызывая при этом воспалительного процесса. Опасность во время проведения процедуры промывания заключается в том, что для этого используются солевые растворы, имеющие раздражающее действие на слизистую оболочку.
Еще одной причиной развития патологии является то, что из полости вымываются частицы гноя или слизи, в которых находится большое количество бактерий. Бактерии провоцируют развитие воспалительного процесса. Это приводит к образованию в полости гнойного экссудата, который расплавляет ткани и повреждает тонкое строение органов среднего уха и барабанной перегородки.
Проводить процедуру промывания необходимо очень аккуратно, чтобы избежать проникновения раствора в евстахиеву трубу, а через нее и в полость среднего уха.
Что делать
Жидкость, попавшая в ушную полость, может стать одной из причин возникновения или усугубления имеющегося воспалительного процесса. При возникновении подобной проблемы, рекомендуется принять меры для удаления раствора самому. Если вывести ее самостоятельно не удалось, рекомендуется срочно обратиться на консультацию к специалисту. Развитие патологического процесса может стать причиной нарушения работы органов слуха, исправить которые бывает практически невозможно.
Если при промывании носа вода попала в ухо, то ее следует вывести оттуда как можно быстрее. Существует несколько способов самостоятельно вывести жидкость без обращения за врачебной помощью.
- Создание вакуума. Наличие вакуума заставляет массы перемещаться в его сторону. Благодаря такому физическому приему можно попробовать вывести воду. Для этого нужно ввести в слуховой проход палец и постараться создать вакуум. Угол введения пальца зависит от строения слухового прохода. Всю процедуру нужно проводить очень аккуратно, чтобы не повредить барабанную перепонку.
- Создание давления в ухе, которое вытолкнет жидкость. Для этого нужно набрать полный рот воздуха и закрыть ноздри. При этом нужно путаться выдавить из себя воздух с закрытым ртом. При правильном проведении процедуры воздух попадет в евстахиевы трубы и вытолкнет воду. Если это удалось сделать, то будет слышен характерный хлопок, после которого неприятные ощущения и заложенность носа исчезают.
- Выведение жидкости силой гравитации. Для этого нужно наклонить голову со стороны уха, в которое попала вода и немного потрясти головой. Противоположное ухо можно закрыть.
- Жевательные или глотательные движения. С их помощью можно расширить отверстия евстахиевых труб, это позволит жидкости выйти.
- Фен. В ухо направляется поток холодного воздуха из фена, который испаряет воду. Использование данной методики может быть опасно. Нельзя направлять в ухо горячий поток воздуха, это может стать причиной повреждения барабанной перепонки.
- Закапывание сосудосужающими и противоотечными средствами.
При отсутствии результата следует обратиться к ЛОРу, специалист назначит процедуры, необходимые для выведения жидкости.
Проникновение в среднее ухо и последствия
Боль в ухе после промывания носа чаще всего является признаком того, что жидкость находится в полости среднего отдела. Это может привести к серьезным последствиям, поэтому необходимо срочно провести мероприятия по удалению жидкости. Иначе это может привести к серьезным таким последствиям:
- развитие отита;
- гнойный отит;
- повреждение барабанной перепонки;
- полная или частичная потеря слуха, без возможности восстановления функциональности.
Профилактика
Чтобы процедура очищения не стала причиной развития патологий барабанной перепонки или евстахиевых труб, следует принимать меры предосторожности.
- Отказ от промываний при наличии отеков или сильной заложенности. Если полость отекшая, то после очищения может возникнуть ощущение, что ухо заложило. Чтобы этого не произошло, перед промыванием следует закапать нос сосудосужающими каплями. Они позволят снять отек.
- Нельзя проводить процедуру больным с отитом или склонным к развитию процесса. Это одно из главных условий. Его нарушение может стать причиной серьезных последствий для здоровья.
- Аккуратное введение средства. Растворы следует вводить плавно и аккуратно. Нельзя резко вводить ее в нос, это может привести к попаданию раствора в евстахиеву трубу.
Растворы используются довольно часто, они позволяют снять симптомы заложенности и ускоряют процесс выздоровления. Чтобы процедура не принесла вреда, пациенту следует очень внимательно подходить к проведению манипуляции и исключить возможность проникновения в ушную полость.
Что делать если после промывания носа заложило или заболело ухо?
Проникновение жидкости в ушные раковины при гигиенических процедурах носа доставляет дискомфорт, боль, закупорку воздухоносных полостей, и еще ряд неприятных симптомов. Соблюдение алгоритма и рекомендаций по выполнению терапевтических и профилактических процедур очищения придаточных синусов, позволят избежать побочных явлений.
Что делать, если после промывания носа заболело ухо? В норме ситуация имеет тенденцию к саморазрешению, вода должна вытечь самостоятельно. Если этого не произошло, проблема устраняется с помощью комплексных действий, фармацевтических препаратов.
Технология и особенности промывания носа
Терапевтические манипуляции назначают при поражении верхних дыхательных путей болезнетворными агентами и антигенами, в целях профилактики респираторных заболеваний.
Механическое очищение придаточных пазух направлено на удаление остатков слизи, пыли, патогенных штаммов и продуктов их жизнедеятельности.
Орошение каналов способствует систематическому увлажнению эпителия, предотвращению образований корочек, восстановлению работы мукоцилиарного аппарата, дренажу синусов, купированию симптоматики патологических изменений.
Для очищения воздухоносных полостей чаще всего используют солевой или физиологический раствор. Первый вариант готовится в домашних условиях, из расчета столовой ложки соли на 1 стакан воды. С помощью шприца, медицинской груши или аспиратора жидкость поочередно вводят в каждое носовое отверстие.
Среди аптечной продукции широкое распространение получил минерально-растительный комплекс «Долфин». Консистенция лекарственной жидкости идентична с физиологическими особенностями жидкой среды внутри организма.
Состав медикамента объединяет эукариотические клетки и химические элементы, что обеспечивает антисептический и противовоспалительный эффект. Лекарственный препарат проявляет иммуномодулирующую активность, ускоряет процесс регенерации мягких тканей, снимает отек и воспаление внутренней оболочки.

Для справки! «Долфин» выпускают в детской дозировке 120 мл. и взрослой, объемом 240 мл.
При грамотном ведение раствор омывает носоглотку, вытекает через свободную ноздрю. В процессе проведения процедуры вода может попасть в ухо. Данный факт объясняют особенности анатомического строения.
Слуховой аппарат сообщается с носовой полостью через евстахиеву трубу. Основное предназначение канала – регулирования внутреннего давления, выведение жидкости. При сильном натиске лекарственной жидкости канал раскрывается, часть воды затекает в проекцию среднего уха.
Ситуации, когда после промывания носа заложило ухо, возникают по следующим причинам:
- закупорки придаточных каналов, заложенности носа;
- чрезмерного напора подачи раствора;
- неправильного положения тела, угла наклона головы.
Особой аккуратности требует процедура при нарушении анатомического строения костно-хрящевой структуры лицевого скелета. Деформация носовой перегородки и ушной раковины – распространенная причина, когда при промывке носа вода попала в ухо.
Как помочь если промывал нос и заболело ухо
Предотвратить концентрацию влаги в полости органа слуха во время очищения носовых каналов возможно при соблюдении техники процедуры.
Манипуляции проводятся в положении стоя (или сидя над раковиной/миской), с горизонтальным наклоном головы 90°, взгляд целеустремлен в пол. Сдавливать флакон с раствором размеренно, чтобы регулировать силу и объем подачи воды.
Дозировка 250 мл. предусмотрена для одной процедуры за 4 ввода.
Жидкость в полости среднего уха провоцирует боль, создает ощущение бурлящей воды, присутствие внешних шумов. Игнорирование признаков проявления патологии чревато развитием осложнений – средним отитом, евстахиитом, мирингитом, эпитимпанитом.

Нюанс! Противопоказано тепловое воздействие феном. Попытки могут высушить эпителий слухового канала, вызвать усиленный поток воздуха, что только активизирует воспалительный процесс.
Ввиду присутствия в составе солевого или физиологического раствора кристаллов белого вещества, нельзя допустить концентрацию жидкости в ухе. Длительное раздражение внутренней оболочки проявляется воспалительным процессом, создает благоприятные условия для развития патогенной микрофлоры.
Как избавиться от воды в ухе
Удалить воду из ушного канала тканевыми прокладками невозможно. Здесь необходим комплексный подход:
- Вызвать естественное выведение жидкости. Для полного опустошения ушной проекции от воды, голову необходимо наклонить вперед и попрыгать вверх-вниз. Полость обмакнуть ватным диском, аккуратно продолжить гигиену или терапию носа.
- Сымитировать глотательные движения. Глубоко вдохнуть, задержать дыхание на 2-3 минуты, повторить манипуляции. Действия помогают воссоздать обратный круговорот, вода возвращается в слуховую трубу, и вытекает через придаточные носовые каналы. Идентичный результат обеспечивает жевание резинки.
- Удалить влагу аспиратором. Наконечник электромеханического устройства аккуратно и неглубоко ввести в носовой ход с проблемной стороны уха, закрыв вторую ноздрю указательным пальцем. Можно воспользоваться медицинской грушей, пустым флаконом от лекарства.
- Закапать в нос сосудосуживающие препараты. Назальные капли восстанавливают дренаж полости, купируют воспаление, снимают отек, что способствует улучшению проходимости канала среднего уха.
- Ввести антигистаминные препараты. Активно борются с отечностью слуховой трубы, которая возникла в результате воздействия антигенов. После восстановления функций евстахиевого соединения повторить рекомендации пункта 1-2.
- Обратиться за медицинской помощью.
Если болит ухо, эффективными будут ушные капли «Отинум», «Отипакс». Препараты проявляют противовоспалительное, антисептическое, местноанестезирующее действие. В наружный слуховой проход закапывают по 2-3 капли через каждые 4 часа.
Не рекомендовано использовать фармацевтические продукты при повышенной чувствительности к отдельным составляющим, при нарушениях целостности барабанной перепонки. Купировать болевые ощущения помогут анальгетики на основе ибупрофена – «Нурофен», «Ибуклин», «Ибуфен», «Некст», «Миг-200».
Для справки! Для удаления влаги из наружной части слухового органа плотно прижимают ладонь к выступающей части уха до тех пор, пока внутренняя сторона кисти руки не схватится с ушной раковиной, резко отводят, и так несколько
Если ничего не помогло
При безрезультатности действий, решение проблемы требует врачебного участия. С жалобами, когда вода попала в ухо при промывании носа необходимо обращаться к отоларингологу. Выведение влаги проводится в амбулаторных условиях путем прокалывания барабанной перепонки.

Период восстановления после хирургического вмешательства занимает от 2 недель.
Противопоказаниями к промыванию носа является воспаление уха. Во всех других клинических случая, терапевтические манипуляции требуют аккуратности, соблюдения установленных правил, естественного дренажа носовых полостей. Поэтому, если заложен нос, перед очищением синусов закапывают препараты группы симпатомиметиков.
Источники:
http://fb.ru/article/406357/pri-promyivanii-nosa-voda-popala-v-uho-chto-delat-kak-udalit-vodu-iz-uha-doma-sovetyi-i-konsultatsii-vrachey
http://stopotit.ru/chto-delat-esli-pri-promyvanii-nosa-voda-popala-v-uho.html
http://gorlonos.com/ushi/posle-promyvaniya-nosa-zalozhilo.html
При промывании носа вода попала в ухо, что делать?
Чем опасно попадание воды
При большинстве ушных заболеваний пациент испытывает неприятные симптомы и болевые ощущения. Поэтому специалисты рекомендуют обращаться за медицинской помощью при первых симптомах. Таким образом, вы избежите серьезных осложнений и усугубления воспаления.
Важно придерживаться данного правила при отите и других ушных заболеваниях. В особенности это правило касается любителей развлечений в воде, так как большинство случаев попадания жидкости в среднюю часть уха вызывает серьезные заболевания
после водных процедур, а также после купания в озере, водоеме или бассейне, примите срочные меры.
Важно не заниматься самостоятельным лечением, а проконсультироваться с опытным врачом. В обратном случае вы можете навредить своему здоровью
В обратном случае вы можете навредить своему здоровью.
Если от воды заложило ухо, а проконсультироваться со специалистом нет возможности, изучите методы первой помощи.
Поэтому, если ваша деятельность связана с водой, следуйте методам безопасности, которые помогут предотвратить наружный отит. Так, при купании пользуйтесь специальной шапочкой, берушами или турундой, смоченной в оливковом масле.
Если вода все же попала в ухо необходимо принять срочные меры, так как жидкость в ухе вызывает дисфункцию многих элементов. Это приводит к нарушению строения уха человека, тугоухости или даже полной потере способности слышать.
Почему человек испытывает чувство заложенности
Если после купания в водоеме или море в слуховой проход попала жидкость, примите меры по защите ваших ушей. В обратном случае жидкость проникнет в наружную область, откуда по слуховой трубке перетечет в среднюю часть органа слуха.


Известно, что жидкость в данной области трудновыводимая. Кроме этого, вода вызовет дисфункцию слуховых косточек, что спровоцирует сильные стреляющие боли и чувство заложенности.
Поэтому если вы чувствуете, что в ухе есть жидкость, проведите по наружному уху марлевым диском, а затем введите в слуховой проход турунду, смоченную в вазелине, на тридцать минут.
Таким образом, марлевый жгутик быстро впитает воду, ликвидируя неприятные симптомы.
Ознакомьтесь с симптоматикой, которая возникает после водных процедур в случае попадания воды в ухо. Если вы заметили хоть один признак, следует немедленно посетить кабинет ушного врача:
- Чувство заложенности в обоих или только одном ухе.
- Полная или частичная потеря слуха.
- Резонанс собственного голоса.
- Головокружение.
- Чувство переливания воды в органе слуха.
- Тошнота и рвота.
- Повышенная температура тела.
При попадании воды в организм, человек испытывает сильные стреляющие боли. Не откладывайте поход в специалиста, так как в ушах возможно начало заболевания.
Что делать и как себе помочь?
Если ухо заложило вследствие авиаперелетов или катания на аттракционах, можно попробовать следующие приемы:
- Поможет обычная жвачка. При ее жевании, по физиологическим особенностям пищеварительной системы, начнет выделяться большое количество слюнной жидкости, и вы будете вынуждены часто ее сглатывать. А это способствует тому, что в ушах снижается давление и заложенность исчезает сама по себе.
- Можно также попробовать следующую процедуру: закройте нос пальцами, подышите ртом и резко выпустите воздух через нос. Этот прием всегда эффективен, но вызывает определенный дискомфорт.
- Можно помассировать виски легкими движениями, это тоже помогает снять заложенность ушей, как и если сделать глубокий зевок.


В случае проникновения воды в слуховой проход во время купания или ныряния, можно промокнуть ее ватной турундочкой очень аккуратно, нагнув голову в сторону заложенного уха, или полежать на той же стороне, где находится пострадавший орган слуха. Вода должна вытечь сама по себе, в противном случае обращайтесь за помощью к врачу.
Грипп или острое респираторное заболевание. Если причиной заложенности слухового органа стала простуда, и она сопровождается продолжительным ринитом с заложенным носом, необходимо комплексное лечение (насморка и уха). Носоглотку и среднее ухо соединяет узкий проход — евстахиева труба. И когда возникает ринит с отечностью носа и слизью в носоглотке, последняя мешает свободной циркуляции воздуха, нарушая нормальное функционирование органа. Сильно напрягаясь при сморкании, вы можете протолкнуть частички слизи вместе с бактериями внутрь ушной трубы. Эти бактерии способны вызывать воспалительный процесс и заложенность уха. В этом случае самолечение недопустимо. Необходима помощь отоларинголога, который назначит противовоспалительные и противоотечные средства.
Причиной такого явления может стать скачок артериального давления. Главными факторами в этом случае могут явиться метеоусловия, резкая двигательная активность либо длительные головные боли.
Если ухо заложило в результате респираторного заболевания, следует лечить насморк попутно с отеком слухового органа. Необходимо прочищать носовые ходы солевым раствором или с помощью специальных препаратов, закапывать сосудосуживающие средства (но помните, что они способны вызвать привыкание, поэтому не рекомендуется их длительное использование). Такие процедуры оказывают хороший эффект, но они малоприятны. Избавиться от отека в ушах помогут нехитрые упражнения: зажмите ноздри пальцами и выдыхайте воздух через нос с силой. Можно также надувать воздушные шарики.
Ухо может заложить во время или вследствие каких-либо заболеваний. Это должно настораживать, так как слизь из носового может попасть в ушной отдел, а это чревато осложнениями в виде воспаления внутреннего уха и слухового прохода (евстахиита). Если такое явление долго не проходит, лучше прибегнуть к помощи врача. Попытки вылечить болезни уха самостоятельно могут привести к осложнениям вплоть до потери слуха.
Как помочь если промывал нос и заболело ухо
Предотвратить концентрацию влаги в полости органа слуха во время очищения носовых каналов возможно при соблюдении техники процедуры.
Манипуляции проводятся в положении стоя (или сидя над раковиной/миской), с горизонтальным наклоном головы 90°, взгляд целеустремлен в пол. Сдавливать флакон с раствором размеренно, чтобы регулировать силу и объем подачи воды.
Дозировка 250 мл. предусмотрена для одной процедуры за 4 ввода.
Жидкость в полости среднего уха провоцирует боль, создает ощущение бурлящей воды, присутствие внешних шумов. Игнорирование признаков проявления патологии чревато развитием осложнений – средним отитом, евстахиитом, мирингитом, эпитимпанитом.


Нюанс! Противопоказано тепловое воздействие феном. Попытки могут высушить эпителий слухового канала, вызвать усиленный поток воздуха, что только активизирует воспалительный процесс.
Ввиду присутствия в составе солевого или физиологического раствора кристаллов белого вещества, нельзя допустить концентрацию жидкости в ухе. Длительное раздражение внутренней оболочки проявляется воспалительным процессом, создает благоприятные условия для развития патогенной микрофлоры.
Как избавиться от воды в ухе
Удалить воду из ушного канала тканевыми прокладками невозможно. Здесь необходим комплексный подход:
- Вызвать естественное выведение жидкости. Для полного опустошения ушной проекции от воды, голову необходимо наклонить вперед и попрыгать вверх-вниз. Полость обмакнуть ватным диском, аккуратно продолжить гигиену или терапию носа.
- Сымитировать глотательные движения. Глубоко вдохнуть, задержать дыхание на 2-3 минуты, повторить манипуляции. Действия помогают воссоздать обратный круговорот, вода возвращается в слуховую трубу, и вытекает через придаточные носовые каналы. Идентичный результат обеспечивает жевание резинки.
- Удалить влагу аспиратором. Наконечник электромеханического устройства аккуратно и неглубоко ввести в носовой ход с проблемной стороны уха, закрыв вторую ноздрю указательным пальцем. Можно воспользоваться медицинской грушей, пустым флаконом от лекарства.
- Закапать в нос сосудосуживающие препараты. Назальные капли восстанавливают дренаж полости, купируют воспаление, снимают отек, что способствует улучшению проходимости канала среднего уха.
- Ввести антигистаминные препараты. Активно борются с отечностью слуховой трубы, которая возникла в результате воздействия антигенов. После восстановления функций евстахиевого соединения повторить рекомендации пункта 1-2.
- Обратиться за медицинской помощью.
Если болит ухо, эффективными будут ушные капли «Отинум», «Отипакс». Препараты проявляют противовоспалительное, антисептическое, местноанестезирующее действие. В наружный слуховой проход закапывают по 2-3 капли через каждые 4 часа.
Не рекомендовано использовать фармацевтические продукты при повышенной чувствительности к отдельным составляющим, при нарушениях целостности барабанной перепонки. Купировать болевые ощущения помогут анальгетики на основе ибупрофена – «Нурофен», «Ибуклин», «Ибуфен», «Некст», «Миг-200».
Для справки! Для удаления влаги из наружной части слухового органа плотно прижимают ладонь к выступающей части уха до тех пор, пока внутренняя сторона кисти руки не схватится с ушной раковиной, резко отводят, и так несколько
Если ничего не помогло
При безрезультатности действий, решение проблемы требует врачебного участия. С жалобами, когда вода попала в ухо при промывании носа необходимо обращаться к отоларингологу. Выведение влаги проводится в амбулаторных условиях путем прокалывания барабанной перепонки.


Период восстановления после хирургического вмешательства занимает от 2 недель.
Противопоказаниями к промыванию носа является воспаление уха. Во всех других клинических случая, терапевтические манипуляции требуют аккуратности, соблюдения установленных правил, естественного дренажа носовых полостей. Поэтому, если заложен нос, перед очищением синусов закапывают препараты группы симпатомиметиков.
Когда обращаться к специалисту?
Если жидкость не была удалена в течение 24 часов, есть большой риск возникновения болезнетворной флоры. Если вода была устранена, но ощущение заложенности сохраняется уже 3-4 день, то нужно обязательно записаться на прием к специалисту. Прямыми причинами для обращения к врачу являются:
- Гиперемия,
- Высокая температура,
- Боль и шум,
- Снижение уровня слуха,
- Большое количество околоушных лимфоузлов,
- Гнойные выделения.
Перечисленные причины говорят о возникновении воспалительных процессов и инфекционного поражения организма. Если проигнорировать проблему, то это может привести к лабиринтиту и тухоухости.
Для того чтобы пресечь попадание воды, необходимо следовать следующим рекомендациям:
- Перед купанием в общественных бассейнах, море и водоемах нужно закладывать ватные тампоны.
- Во время купания органы слуха можно защищать специальными силиконовыми пробками.
- Перед посещением бани или сауны наружный ушной канал рекомендуется смазать вазелином.
- Следить за гигиеной и не допускать образования серных пробок.
Rate this item:1.002.003.004.005.00Submit Rating No votes yet. Please wait…
Что делать, если заболело ухо после промывания
Боль в ушах при простуде – это частое осложнение вирусного или бактериального воспаления носоглотки. Она свидетельствует о том, что воспаление уже распространилось на ушной канал. Такая проблема часто возникает из-за вирусного или бактериального насморка. Заложенность ушей, постоянный шум и выделение жидкости из ушного канала – это всё причины немедленно обратиться за помощью.

Если боль в ушах вызвана сезонным ОРВИ или хроническим насморком, к ней могут добавляться такие характерные симптомы:
- чувство заложенности в ушах;
- зуд в ушах;
- временное снижение слуха;
- выделение прозрачной жидкости из наружного уха;
- выделения желтого, коричневого или зеленоватого оттенков;
- головокружение;
- раздражительность;
- усиление боли при глотании;
- отёчность и покраснение слухового прохода;
- лихорадка;
- снижение аппетита;
- нарушение сна.
У детей до 3 лет переход отита в хроническую форму может привести к проблемам с правильным произношением звуков. Это связано с тем, что из-за снижения слуха малыш не может правильно повторить сложные для него звуки и слова. Симптому отита у грудничков описаны тут.
Боль в ушах, как правило, появляется не сразу, а через 2 – 3 дня после начала болезни. Это связано с постепенным распространением инфекции по носоглотке. При появлении одного или нескольких из этих симптомов необходимо обратиться за помощью к врачу. Это позволит избежать опасных осложнений, таких как потеря слуха или менингит.


Строение слухового аппарата
При правильно проведенной процедуре вода затекает в одну ноздрю и вытекает из другой. При несоблюдении алгоритма промывания носовых пазух, жидкость попадает и в ухо. Такая ситуация объясняется единой анатомией ЛОР-органов.
Если заложило уши, то это объясняется определенными причинами:
- заложенность органа обоняния;
- сильный напор вводимой жидкости;
- неверное положение тела, а также неправильный наклон головы при очищении;
- индивидуальность анатомического строения костей лица (деформация перегородки носа или ушной раковины).


Как действует перекись водорода читайте в данном материале.
Важно срочно очистить орган слуха. Убрать воду тканью не получится
В этом случае необходимо использование комплексных мероприятий.
Любое средство для лечения боли в ухе должно согласовываться с лечащим врачом. Только он может составить грамотную терапевтическую стратегию. Но если боль невыносима, и нет возможности попасть на приём, в аптеке можно купить следующие препараты:
- Капли Отинум. Препарат выписывают пациентам для устранения осложнений после перенесённого гриппа, ангины, отита или мирингита. Основным действующим веществом капель является салицилат холина. Он обладает выраженным болеутоляющим и противовоспалительным действием. Закапывают по три капли каждые 6 часов. Если боль не стихает после семи дней использования, следует выбрать другой препарат.
- Капли Отипакс. Препаратом можно лечить любую форму отита. Он обладает антибактериальным и противовирусным действием, снимает воспаление и уменьшает боль. Капли практически не имеют противопоказаний и разрешены для любых возрастных категорий. Закапывать нужно Отипакс два раза в день по пять капель.
- Софродекс. Средство широкого спектра действия. Выпускают в виде капель и мази. Препарат имеет ряд противопоказаний, среди которых: грибковая и герпесная инфекция, беременность и период лактации, туберкулёз.
Тяжёлая форма заболевания предполагает использование антибиотиков, например, Цифран или Флемоклав. Чтобы не столкнуться с таким неприятным последствием простуды, как боль в ухе, необходимо выполнять профилактические меры: отказаться от вредных привычек, заниматься физкультурой, чаще бывать на свежем воздухе, правильно питаться, лечить имеющиеся заболевания, не простуживать голову и ноги.
Внимание, только СЕГОДНЯ!
Что делать, если в ухо попала вода

 У отоларингологов имеет такое понятие как «Ухо пловца», под которым, как вы, возможно, уже успели догадаться, скрывается попадание воды в слуховой проход. Наверняка, многие из вас сталкивались с подобной проблемой, после купания в открытых водоемах или бассейнах, испытали ее неприятные симптомы, такие как шум, бульканье и переливания воды при движениях головой. Сегодня мы расскажем вам, что делать, если в ухо попала вода и не выходит.
У отоларингологов имеет такое понятие как «Ухо пловца», под которым, как вы, возможно, уже успели догадаться, скрывается попадание воды в слуховой проход. Наверняка, многие из вас сталкивались с подобной проблемой, после купания в открытых водоемах или бассейнах, испытали ее неприятные симптомы, такие как шум, бульканье и переливания воды при движениях головой. Сегодня мы расскажем вам, что делать, если в ухо попала вода и не выходит.При попадании воды в ухо, многие переживают, как бы она не попала в мозг и не принесла с собой никакой инфекции. Такие страхи беспочвенны, поскольку даже тот, кто знает лишь азы анатомии, может сказать, что вода дальше наружного слухового прохода никуда попасть не сможет, если, конечно, у вас не было проблем со здоровьем ушей. Вода из наружного уха не сможет попасть даже в среднее ухо, не говоря уже о попадании в мозг, поскольку путь ей преградит барабанная перепонка. Зачастую вода, попавшая в ухо, в силу строения слухового прохода, беспрепятственно из него выходит, однако порой в силу различных обстоятельств жидкость не может самостоятельно вытечь, тогда нужно помочь ей это осуществить. Существует несколько способов того, как это можно сделать. Вот некоторые из них:
- Промокните сухим полотенцем ушную раковину. Глубоко вдохните, зажмите ноздри. Теперь постарайтесь выдохнуть, не открывая рта. Если вы все сделаете правильно, то вода, находящаяся в ушах, будет вытолкнута воздухом.
- Наклоните голову в сторону уха, в которое попала вода. Сильно надавите на него ладонью, создавая давление, а после с силой ее оторвите. В этой ситуации ладонь создаст эффект насоса, который и вытолкнет воду из ушного прохода.
- С этим способом, наверное, знакомы все, поскольку на пляже нередко можно увидеть людей с наклоненной головой, прыгающих на одной ноге. Суть заключается в следующем: наклоните голову в сторону уха, в которое попала вода, попрыгайте на одной ноге – на левой, если жидкость находится в левом ухе, и наоборот. Для усиления эффекта можно сочетать этот способ с предыдущим.
- Если вода попала в ухо, то можно ничего не предпринимать, а просто лечь на левый бок, если жидкость – в левом ухе, или на правый, если вода попала в правое ухо, и немного полежать. Нередко вода сама вытекает. Для большей результативности можете сделать парочку глотательных движений и постараться пошевелить ушами.
- В случае если предложенные способы оказались неэффективными, то можно прибегнуть к следующему. Наклоните голову так, чтобы ухо, в которое попала вода, было сверху, и закапайте в него немного подогретого борного спирта (его можно заменить водкой или любым спиртосодержащим лосьоном). Подержите голову в таком положении секунд 40. Эффективность этого метода объясняется тем, что вода, соединившись со спиртом, испаряется быстрее. При необходимости эту процедуру можно повторить.
- Говорят, что клин клином выбивают. Если перефразировать это выражение, то справедливо будет сказать, что выгнать воду из уха можно водой. Для этого наклоните голову так, чтобы ухо, в котором находится вода, было сверху. С помощью пипетки или шприца залейте в него еще немного воды. Подождите пару минут. Дополнительная порция воды удалит воздушную пробку, которая в большинстве случаев и является причиной того, что жидкость не может самостоятельно вытечь.
- Нередко вода, попавшая в ухо, смешивается с серой. В результате сера увеличивается в объеме, и человек испытывает неприятные ощущения. В этом случае советуем лечь на теплую грелку или мешочек, наполненный разогретой солью. Тепло ускорит процесс испарения, и проблема исчезнет.
- Вставьте в ухо, в котором находится вода, тонкий ватный жгутик. Вата впитает влагу. Не следует использовать для этой цели ватные палочки, поскольку у отоларингологов к ним масса претензий.
Напоследок, если у вас до этого не было никаких проблем с ушами, вы не болели отитом, то попадание воды в слуховой проход не будет иметь печальных последствий, в противном же случае возможны осложнения перенесенных болезней. Тем не менее, если вода, попавшая в ухо, даже после проведения всех описанных процедур, не испарилась, то советуем не откладывать визит к врачу.
Безопасные способы очищения носовой полости
Процедуру промывания носа проводит ЛОР-врач. Если специалист разрешает промыть нос в домашних условиях, то нужно уточнить следующее:
- состав активной смеси;
- ее концентрация;
- пропорциональное соотношение активных компонентов;
- частоту применения процедуры;
- объем вводимой жидкости;
- температуру действующего состава.
Правильное очищение полости носа поможет предотвратить попадание влаги в органы слуха.
Процедура проводится в удобном для человека положении тела
Важно, чтобы угол наклона головы был равен 90 градусов. Взгляд устремить вниз.
Флакон с активным составом (например, с физраствором) нужно вливать размеренно
Важно контролировать объем подачи жидкости.
На одну процедуру достаточно 250 мл. воды. Такой объем предназначен на 4 ввода.
Во время очищения носа не делать резких и активных движений, не вставать, не сморкаться. Вода должна выходить через рот.
Ввод жидкости осуществляется поочередно в обе ноздри.
В течение 2 часов после процедуры нельзя выходить на улицу.


Как Долфин проникает в ухо
Промывание носа может спровоцировать сильные болевые ощущения в области ушей, а в некоторых случаях отмечается боль в лобной пазухе. Что делать, если после Долфина болит ухо, вопрос открытый.
В целом, процедура промывания носовых полостей известна давно.
Чаще всего для промывания используют растворы и порошки, в состав которых входит морская соль.
Во время промывания необходимо строго действовать правилам безопасности, так как жидкость может легко протечь в область уха.
Струя, которая направляется в носовые пазухи, не должна быть с сильным напором, иначе возникнет боль и заложенность в ушах.
Если после процедуры промывания у пациента закладывает одно ухо или сразу оба, необходимо знать, что делать в первую очередь и как избавиться от неприятного ощущения. Для этого разберем анатомию строения уха, чтобы определить методы избавления от жидкости в ухе.
Средняя часть уха соединяется с областью носоглотки с помощью канала под названием евстахиевой трубки. Ее основная задача – регуляция внутреннего давления и избавление от воды и жидкости.
В случае попадания воды или слизистых выделений в евстахиеву трубку, определенное количество жидкости проникает в среднюю часть уха.
Жидкость может проникнуть в среднюю часть ушного органа по многим причинам. Перечислим основные из них:
- промывание носовых пазух при заложенности;
- сильное давление на упаковку;
- неграмотное введение средства в нос.
В случае попадания влаги в среднюю часть не проводите манипуляции с феном. Известно, что тепловое воздействие может нарушить нежный покров слухового органа, а также привести к воспалительному процессу.
Часто растворы попадают в уши при искривлении носовой перегородки или из-за патологического строения ушного органа. В таком случае требуется особенно аккуратное промывание носа или по возможности замена данной процедуры на сосудосуживающие капли.
Последствия
В случае неаккуратного обращения и проникновения воды или раствора в ухо, необходимо вывести жидкость как можно скорее.
Так как последствия застоя влаги в средней части уха неконтролируемые и особо опасные, так как любая вода в ушах провоцирует зарождение микробов и бактерий, которые быстро распространяются по всему организму.
Понять, что вода попала в уши несложно:
- У пациента появляется резкая ушная боль и заложенность.
- Возникает чувство бульканья.
- Образуются посторонние шумы.
В некоторых случаях необходима консультация с врачом, поэтому если жидкость после процедур не испарилась, обратитесь за помощью к специалисту в области отоларингологии. В таком случае врач поможет откачать влагу при помощи медицинских инструментов.
Если данный процесс игнорировать, влага спровоцирует размножение микробов и бактерий, что приведет к отиту и другим ушным заболеваниям, которые вызывают повышение температуры, головную боль, появление гнойных выделений и других симптомов.
В это время у пациента значительно ухудшается самочувствие, снижается работоспособность, появляется усталость. В этом случае пациенту пропишут антибиотики и другие сильные лекарства, которые снижают иммунную систему организма.
Длительное нахождение раствора в ушах чревато тем, что в составе лекарства находится много соли.
Она раздражает слизистые оболочки и провоцирует появление воспаления.
Если вода не вытекла самостоятельно, вывести ее без помощи врача достаточно сложно.
Так как раствор находится в средней части, проникнуть в нее марлевыми тампонами или ушными палочками невозможно и не стоит пытаться этого сделать. В данном случае обратитесь к врачу как можно скорее.
Как устранить проблему
Если вода скопилась именно в среднем ухе по тем или иным причинам, удалить её будет гораздо труднее. Ситуацию осложняет боль, которая является вполне естественной реакцией органа на раздражитель.


Если у вас болит ухо из-за того, что после промывания носа туда попала вода, врачи рекомендуют делать следующее:
- Спровоцируйте естественное отведение жидкости из средней полости. Для этого нужно совершать частые глотательные движения. Может помочь жевательная резинка. В итоге вода выйдет самостоятельно через евстахиеву трубу в носоглотку.
- При отечности слуховой трубы закапайте в нос сосудосуживающие препараты. Если реакция спровоцирована аллергией на тот или иной раздражитель, также применяются антигистаминные препараты. За счет снятия отечности частично восстанавливается проходимость евстахиевого канала.
Если при промывании в ухо попали бактерии, боль может указывать на возникшее воспаление. В этом случае в ухе могут скапливаться экссудат и гной. Для их удаления производится надрез в барабанной перепонке. При необходимости обеспечения долгосрочного эффекта от процедуры в надрез вставляется миниатюрный шунт.


Желательно вообще не допускать попадания воды в уши. Для этого используются различные приспособления, например, шапочка для купания
Также важно соблюдать правила проведения гигиенических процедур носоглотки и органов слуха. Чем меньшему раздражению вы их подвергаете, тем меньше вероятность развития негативных последствий
Казалось бы, ухо и нос, разные органы и ничем не связаны, только тем, что расположены на голове. Но это не так, ухо состоит из 3 отделов, средний отдел связан слуховой трубой с полостью носоглотки.
Промывание носа – это процедура, направленная на очищение носа от слизи и пыли. Проводиться для профилактики заболеваний, также используют при насморке и гайморите.
В случаи нарушения правил промывания носа, жидкость попадает в трубку и человек чувствует заложенность. Но это не самая страшная проблема, в результате таких неосторожных манипуляций может возникнуть воспаление.
Если при промывании носа, это не значит, что будет воспаление. Воспалительный процесс не могут спровоцировать вещества, которыми делают промывание. Воспаление может начаться только в случае если человек склонен к заболеваниям ушей. Поэтому перед, такими процедурами нужно обязательно проконсультироваться с врачом. Пациентам с отитом, нельзя делать промывку носовой полости.
Несмотря на это, всем пациентам необходимо делать процедуру правильно и осторожно. Риск попадания раствора увеличивается если:
Риск попадания раствора увеличивается если:
- человек, промывая нос, сильно надавил на емкость с жидкостью;
- промывать нос, когда он заложенный;
- есть повреждение целостности барабанной перепонки.
Чтобы не раствором необходимо придерживаться всех правил
Емкость со средством нужно очень осторожно и медленно надавливать, без напора, чтобы она спокойно стекала. Если человек сядет правильно, немного наклонит голову вперед и в бок, то риск попадания жидкости будет сведен к нулю


Необходимо полностью очистить и закапать нос пациенту с ринитом, или другой проблемой, из-за которой заложен нос. Делают это, используя специальные капли, которые сужают сосуды. Такая процедура проводиться за 5 минут до промывания. Эти капли снимают отек, благодаря этому риск возникновения заложенности уменьшается.
Если промывать нос ребенку, перед процедурой обязательно нужно проконсультироваться с педиатром. Сделать это нужно обязательно, потому что у детей слуховая трубка по строению отличается, и риск попадания раствора увеличивается.







 Лекарство помогает больному не только уничтожить бактерию, но и избавиться от заложенности носа, отечности и гиперемии слизистой.
Лекарство помогает больному не только уничтожить бактерию, но и избавиться от заложенности носа, отечности и гиперемии слизистой. При лечении взрослых максимальное число впрыскиваний в день составляет 5 раз, а при борьбе с недугом у детей — не боле трех. В том случае, если спрей не приносит положительного эффекта при использовании в первые несколько суток, то рекомендуется сменить его на другой антибактериальный препарат.
При лечении взрослых максимальное число впрыскиваний в день составляет 5 раз, а при борьбе с недугом у детей — не боле трех. В том случае, если спрей не приносит положительного эффекта при использовании в первые несколько суток, то рекомендуется сменить его на другой антибактериальный препарат. Изучив состав каждого лекарственного препарата, можно сделать вывод, что спрей Полидекса является более эффективным лекарственным средством и оказывает на организм больного более выраженное противовоспалительное действие. Именно по этой причине при выборе Полидексы или Изофры при лечении гайморита лучше всего отдавать предпочтение первому медикаменту.
Изучив состав каждого лекарственного препарата, можно сделать вывод, что спрей Полидекса является более эффективным лекарственным средством и оказывает на организм больного более выраженное противовоспалительное действие. Именно по этой причине при выборе Полидексы или Изофры при лечении гайморита лучше всего отдавать предпочтение первому медикаменту. В то же время применение Полидексы имеет некоторые ограничения, ведь в составе присутствует фенилэфрин, который не разрешается сочетать со средствами группы гуанетидина. Совместное их применение может еще больше усилить гипертензивный эффект, что вызывает еще большее ухудшение состояния пациента и становится причиной развития опасных осложнений.
В то же время применение Полидексы имеет некоторые ограничения, ведь в составе присутствует фенилэфрин, который не разрешается сочетать со средствами группы гуанетидина. Совместное их применение может еще больше усилить гипертензивный эффект, что вызывает еще большее ухудшение состояния пациента и становится причиной развития опасных осложнений. Применение Полидексы строго противопоказано в эти периоды, поскольку препарат может представлять угрозу для внутриутробного развития плода.
Применение Полидексы строго противопоказано в эти периоды, поскольку препарат может представлять угрозу для внутриутробного развития плода.
 Просмотров: 1898
Просмотров: 1898
 Передозировка может вызвать серьезные осложнения.
Передозировка может вызвать серьезные осложнения.
 В первые дни лечения неприятные симптомы могут даже усилиться. Если клинические проявления выражены неярко, можно сделать выбор в пользу этих препаратов.
В первые дни лечения неприятные симптомы могут даже усилиться. Если клинические проявления выражены неярко, можно сделать выбор в пользу этих препаратов.

 В общем, различия заключаются в четырех особенностях:
В общем, различия заключаются в четырех особенностях: Полидекса же, несмотря на свое антигистаминное действие, является комплексом антибиотиков и поэтому запрещена к применению у детей в возрасте до 2,5 лет. Маленьким деткам лучше применять Изофру, которую разрешено использовать для лечения осложнений вследствие насморка в возрасте от года. Тем не менее, действующее вещество Изофры, антибиотик фрамицетин, противопоказан беременным.
Полидекса же, несмотря на свое антигистаминное действие, является комплексом антибиотиков и поэтому запрещена к применению у детей в возрасте до 2,5 лет. Маленьким деткам лучше применять Изофру, которую разрешено использовать для лечения осложнений вследствие насморка в возрасте от года. Тем не менее, действующее вещество Изофры, антибиотик фрамицетин, противопоказан беременным. На самом деле, перегружать организм антибиотиками без явных показаний для этого не стоит, ведь со временем, когда действительно понадобиться их помощь, они могут не подействовать вследствие привыкания организма. Кроме того, частое применение антибиотика негативно влияет на иммунитет человека, поэтому лишнее усердие в этом случае ни к чему.
На самом деле, перегружать организм антибиотиками без явных показаний для этого не стоит, ведь со временем, когда действительно понадобиться их помощь, они могут не подействовать вследствие привыкания организма. Кроме того, частое применение антибиотика негативно влияет на иммунитет человека, поэтому лишнее усердие в этом случае ни к чему. Для правильного использования Изофры же, после непосредственного очищения носа еще следует провести промывание морской водой. Это как нельзя лучше выводит излишки лекарства, оставшиеся с прошлого применения, не позволяет им накапливаться в полости носа и вызывать осложнений. Также перед введением Полидексы флакон следует некоторое время погреть в ладонях, для Изофры же достаточно просто взболтнуть лекарство перед впрыскиванием.
Для правильного использования Изофры же, после непосредственного очищения носа еще следует провести промывание морской водой. Это как нельзя лучше выводит излишки лекарства, оставшиеся с прошлого применения, не позволяет им накапливаться в полости носа и вызывать осложнений. Также перед введением Полидексы флакон следует некоторое время погреть в ладонях, для Изофры же достаточно просто взболтнуть лекарство перед впрыскиванием. Многочисленные отзывы свидетельствуют о том, что оба медикамента зарекомендовали себя хорошо, поэтому однозначно ответить какой лучше нельзя. В каждом конкретном случае подходит одно лекарство.
Многочисленные отзывы свидетельствуют о том, что оба медикамента зарекомендовали себя хорошо, поэтому однозначно ответить какой лучше нельзя. В каждом конкретном случае подходит одно лекарство. К примеру, «Изофра» или «Полидекса» — что лучше для лечения заболеваний носовой полости? Чтобы разобраться в этом, следует провести небольшой сравнительный анализ.
К примеру, «Изофра» или «Полидекса» — что лучше для лечения заболеваний носовой полости? Чтобы разобраться в этом, следует провести небольшой сравнительный анализ. «Изофра» обладает выраженным противомикробным свойством, назначается при бактериальной природе насморка, в случае, когда выделения из носа имеют неприятный запах и цвет. В частности она назначается:
«Изофра» обладает выраженным противомикробным свойством, назначается при бактериальной природе насморка, в случае, когда выделения из носа имеют неприятный запах и цвет. В частности она назначается: Действительно ли «Полидекса» является лучшим средством для лечения гайморита? Это лекарство многокомпонентное, в его состав входит:
Действительно ли «Полидекса» является лучшим средством для лечения гайморита? Это лекарство многокомпонентное, в его состав входит:

 Этот препарат имеет минимум побочных действий и может помочь вылечить не осложненные заболевания в рекордные сроки. Во время лечения необходимо учесть такой важный аспект, как аллергия. Если малыш склонен к таким реакциям, лучше воспользоваться лекарством «Полидекса», но нужно руководствоваться возрастом ребенка.
Этот препарат имеет минимум побочных действий и может помочь вылечить не осложненные заболевания в рекордные сроки. Во время лечения необходимо учесть такой важный аспект, как аллергия. Если малыш склонен к таким реакциям, лучше воспользоваться лекарством «Полидекса», но нужно руководствоваться возрастом ребенка. В некоторых случаях наблюдались обширные кожные высыпания, проблемы с вестибулярным аппаратом, а также возможно нарушение слуха. Не стоит использовать эти препараты для лечения других заболеваний, поскольку оба они разработаны специально для избавления от конкретных недугов. Если наблюдаются побочные реакции, которые не учтены в инструкции по применению, необходимо сразу же исключить препарат из терапии и обратиться за помощью к врачу.
В некоторых случаях наблюдались обширные кожные высыпания, проблемы с вестибулярным аппаратом, а также возможно нарушение слуха. Не стоит использовать эти препараты для лечения других заболеваний, поскольку оба они разработаны специально для избавления от конкретных недугов. Если наблюдаются побочные реакции, которые не учтены в инструкции по применению, необходимо сразу же исключить препарат из терапии и обратиться за помощью к врачу. А если точнее, на рандомизированных контролируемых испытаниях (РКИ). Что это такое? Участники испытания делятся на две группы, одной из которых дают исследуемый препарат, а другой — плацебо. При сравнении результатов выявляется степень воздействия препарата. Такие исследования проводятся в течение нескольких лет.
А если точнее, на рандомизированных контролируемых испытаниях (РКИ). Что это такое? Участники испытания делятся на две группы, одной из которых дают исследуемый препарат, а другой — плацебо. При сравнении результатов выявляется степень воздействия препарата. Такие исследования проводятся в течение нескольких лет.
 Было доказано, что антибиотики в нос неэффективны из-за малой концентрации препарата, вводимого таким образом. Антибиотики помогут только в виде таблеток.
Было доказано, что антибиотики в нос неэффективны из-за малой концентрации препарата, вводимого таким образом. Антибиотики помогут только в виде таблеток. Впрочем, это не помешало активному продвижению препарата на российском рынке при непосредственном участии бывшего министра здравоохранения Татьяны Голиковой.
Впрочем, это не помешало активному продвижению препарата на российском рынке при непосредственном участии бывшего министра здравоохранения Татьяны Голиковой.
 Помните, что врач обязан выписывать препарат не по торговому названию, а по действующему веществу. Если же действующее вещество у вас вызывает сомнения, обратитесь к списку лекарственных препаратов ВОЗ или Формулярного комитета РАМН.
Помните, что врач обязан выписывать препарат не по торговому названию, а по действующему веществу. Если же действующее вещество у вас вызывает сомнения, обратитесь к списку лекарственных препаратов ВОЗ или Формулярного комитета РАМН. Есть еще одна тяжелая ситуация — туберкулез легких, который может начинаться как ОРВИ с небольшой температуры и кашля, но заподозрить туберкулез можно только если родители знают (и скажут врачу), что у ребенка был контакт с больным открытой формой туберкулеза. Поэтому, в странах с высокой распространенностью туберкулеза (а Россия относится к таким странам) важно проводить ребенку скрининг для выявления инфицирования микобактериями туберкулеза (проба Манту) и активного туберкулеза (диаскинтест).
Есть еще одна тяжелая ситуация — туберкулез легких, который может начинаться как ОРВИ с небольшой температуры и кашля, но заподозрить туберкулез можно только если родители знают (и скажут врачу), что у ребенка был контакт с больным открытой формой туберкулеза. Поэтому, в странах с высокой распространенностью туберкулеза (а Россия относится к таким странам) важно проводить ребенку скрининг для выявления инфицирования микобактериями туберкулеза (проба Манту) и активного туберкулеза (диаскинтест).  Все это лечится одинаково — питьем. Каких-то дополнительных мер не требует. В целом здоровым детям, которые не страдают хроническими заболеваниями легких, вроде муковисцидоза или бронхиальной астмы — давать лекарства не нужно, вирус проходит сам по себе.
Все это лечится одинаково — питьем. Каких-то дополнительных мер не требует. В целом здоровым детям, которые не страдают хроническими заболеваниями легких, вроде муковисцидоза или бронхиальной астмы — давать лекарства не нужно, вирус проходит сам по себе. Поэтому мы слышим иногда, как маленький ребенок хрипит, потом меняет положение и это проходит — так бывает у совершенно здорового младенца.
Поэтому мы слышим иногда, как маленький ребенок хрипит, потом меняет положение и это проходит — так бывает у совершенно здорового младенца. Доказано, что риновирусным заболеванием (вирусом, поражающим полость носа, вызывающим сильный насморк) здоровый ребенок может болеть до 8-10 раз за сезон — это связано с сильной изменчивостью вируса, а не с тем, что у ребенка якобы слабый иммунитет. Если у ребенка заложен нос или он чихает залпом по 20 раз подряд — тогда можно думать об аллергическом рините. А отдельно просто сопли — ни о какой проблеме не свидетельствуют, организм так защищается. При насморке стоит капать в нос солевой раствор (физраствор), чтобы сопли вытекли, нос задышал, слизистая увлажнилась. Если человек с заложенным носом не может есть или спать, можно покапать ему сосудосуживающие препараты. Но делать это нужно аккуратно, чтобы не получить передозировку. Передозировка сосудосуживающими каплями опасна, вызывает брадикардию, пониженную температуру, сонливость, угнетение центральной нервной системы и сердечной деятельности. Мы капаем их только когда ребенок не может спать или сосать грудь.
Доказано, что риновирусным заболеванием (вирусом, поражающим полость носа, вызывающим сильный насморк) здоровый ребенок может болеть до 8-10 раз за сезон — это связано с сильной изменчивостью вируса, а не с тем, что у ребенка якобы слабый иммунитет. Если у ребенка заложен нос или он чихает залпом по 20 раз подряд — тогда можно думать об аллергическом рините. А отдельно просто сопли — ни о какой проблеме не свидетельствуют, организм так защищается. При насморке стоит капать в нос солевой раствор (физраствор), чтобы сопли вытекли, нос задышал, слизистая увлажнилась. Если человек с заложенным носом не может есть или спать, можно покапать ему сосудосуживающие препараты. Но делать это нужно аккуратно, чтобы не получить передозировку. Передозировка сосудосуживающими каплями опасна, вызывает брадикардию, пониженную температуру, сонливость, угнетение центральной нервной системы и сердечной деятельности. Мы капаем их только когда ребенок не может спать или сосать грудь. Про колики нужно помнить, что, во-первых, это проблема временная, во-вторых, помочь чаще всего никак нельзя. Препаратов существует великое множество — Симетикон, Эспумизан, Боботик. Кто-то говорит: «Знаете, Эспумизан нам не помогает, а вот Боботик помог». Кто-то говорит наоборот — хотя действующее вещество в них одно и то же. И все это — средства с недоказанной эффективностью.
Про колики нужно помнить, что, во-первых, это проблема временная, во-вторых, помочь чаще всего никак нельзя. Препаратов существует великое множество — Симетикон, Эспумизан, Боботик. Кто-то говорит: «Знаете, Эспумизан нам не помогает, а вот Боботик помог». Кто-то говорит наоборот — хотя действующее вещество в них одно и то же. И все это — средства с недоказанной эффективностью. Так что это еще большой вопрос, связаны ли они только с проблемами с животом. Единственное, что действительно научно доказано — так это то, что чем больше нервничают родители, тем чаще колики у детей.
Так что это еще большой вопрос, связаны ли они только с проблемами с животом. Единственное, что действительно научно доказано — так это то, что чем больше нервничают родители, тем чаще колики у детей. Но любые сыпи с температурой — повод обязательно и незамедлительно показать ребенка врачу. В этом случае фотографии сыпи недостаточно — врачу для постановки диагноза необходимо осмотреть ребенка целиком, посмотреть слизистые рта и глотки. Кроме того, в любом случае, если какие-то элементы появились на коже ребенка и с каждым днем процесс распространяется — лучше показаться врачу.
Но любые сыпи с температурой — повод обязательно и незамедлительно показать ребенка врачу. В этом случае фотографии сыпи недостаточно — врачу для постановки диагноза необходимо осмотреть ребенка целиком, посмотреть слизистые рта и глотки. Кроме того, в любом случае, если какие-то элементы появились на коже ребенка и с каждым днем процесс распространяется — лучше показаться врачу.  В России эта вакцинация тоже проводится с 2011 года и исследование показали ее важность. Другое бельгийское исследование исследование связано с вакцинацией от гемофильной инфекции типа B, которая вызывает эпиглоттит, пневмонию, менингит и сепсис у маленьких детей. Исследование заняло больше 10 лет и тоже показало эффективность вакцинации, при которой этих заболеваний становится меньше из года в год.
В России эта вакцинация тоже проводится с 2011 года и исследование показали ее важность. Другое бельгийское исследование исследование связано с вакцинацией от гемофильной инфекции типа B, которая вызывает эпиглоттит, пневмонию, менингит и сепсис у маленьких детей. Исследование заняло больше 10 лет и тоже показало эффективность вакцинации, при которой этих заболеваний становится меньше из года в год. В поликлинике я обнаружила что существует огромное количество непонятных лекарств, спреев для горла, капель для носа, разных иммуномодуляторов, противовирусных средств — в вузе нам про них ничего не рассказывали, но все врачи вокруг их зачем-то назначают. Более того, я увидела, как в поликлиниках доктора прописывают детям разные эспумизаны и бактериофаги от дисбактериоза — хотя я помнила прекрасно из института, как наша преподаватель детской гастроэнтерологии говорила, что такого диагноза как дизбактериоз в международной классификации болезней нет.
В поликлинике я обнаружила что существует огромное количество непонятных лекарств, спреев для горла, капель для носа, разных иммуномодуляторов, противовирусных средств — в вузе нам про них ничего не рассказывали, но все врачи вокруг их зачем-то назначают. Более того, я увидела, как в поликлиниках доктора прописывают детям разные эспумизаны и бактериофаги от дисбактериоза — хотя я помнила прекрасно из института, как наша преподаватель детской гастроэнтерологии говорила, что такого диагноза как дизбактериоз в международной классификации болезней нет.
 >
>
 Особенностью гайморита у детей часто является стёртость симптоматики. Беспечные родители могут долго заниматься самолечением ОРВИ, пропустив присоединение гайморита.
Особенностью гайморита у детей часто является стёртость симптоматики. Беспечные родители могут долго заниматься самолечением ОРВИ, пропустив присоединение гайморита. Легкомысленные родители очень часто не придают значения появлению «соплей» у ребёнка, начинают применять средства народной медицины или симптоматическое лечение.
Легкомысленные родители очень часто не придают значения появлению «соплей» у ребёнка, начинают применять средства народной медицины или симптоматическое лечение.


 p.A — Фармацевтическое производство> Продукция> Россия
p.A — Фармацевтическое производство> Продукция> Россия Конференц-звонок по доходам или презентация MI 7-мая-20 14:00 по Гринвичу
Конференц-звонок по доходам или презентация MI 7-мая-20 14:00 по Гринвичу PA, Исследовательский отдел — Аналитик по исследованиям * Isacco Brambilla Mediobanca — Banca di Credito Finanziario SpA, Исследовательский отдел — Аналитик по акциям * Джеймс Александр Стюарт Вэйн-Темпест Джеффрис, ООО, Исследовательский отдел — Старший аналитик по акциям * Jo Walton Crédit Suisse AG, Исследовательский отдел — MD * Кришна Чайтанья Арикатла Goldman Sachs Group Inc., Исследовательский отдел — аналитик-исследователь * Мартино Де Амброджи Equita SIM SpA, Исследовательский отдел — аналитик ======================= ================================================== ======= Презентация —————————————— ————————————— Оператор [1] ——— ————————————————— ———————- Добрый день.Это оператор конференц-связи Chorus Call. Добро пожаловать и благодарим вас за участие в телеконференции по результатам первого квартала Recordati 2020. (Инструкции оператора) На данном этапе я хотел бы передать конференцию г-же Марианне Тачке, директору по связям с инвесторами и корпоративным коммуникациям Recordati.
PA, Исследовательский отдел — Аналитик по исследованиям * Isacco Brambilla Mediobanca — Banca di Credito Finanziario SpA, Исследовательский отдел — Аналитик по акциям * Джеймс Александр Стюарт Вэйн-Темпест Джеффрис, ООО, Исследовательский отдел — Старший аналитик по акциям * Jo Walton Crédit Suisse AG, Исследовательский отдел — MD * Кришна Чайтанья Арикатла Goldman Sachs Group Inc., Исследовательский отдел — аналитик-исследователь * Мартино Де Амброджи Equita SIM SpA, Исследовательский отдел — аналитик ======================= ================================================== ======= Презентация —————————————— ————————————— Оператор [1] ——— ————————————————— ———————- Добрый день.Это оператор конференц-связи Chorus Call. Добро пожаловать и благодарим вас за участие в телеконференции по результатам первого квартала Recordati 2020. (Инструкции оператора) На данном этапе я хотел бы передать конференцию г-же Марианне Тачке, директору по связям с инвесторами и корпоративным коммуникациям Recordati. Пожалуйста, продолжайте, мадам. ————————————————— —————————— Марианна Тачке, Recordati Industria Chimica e Farmaceutica SpA, директор по связям с общественностью и корпоративным коммуникациям [2] — ————————————————— —————————— Добрый день или доброе утро всем.И спасибо за участие в конференц-звонке Recordati сегодня. Наш генеральный директор Андреа Рекордати; а наш финансовый директор Луиджи Ла Корте представит и прокомментирует наши результаты за первый квартал 2020 года. Чтобы лучше понять эту презентацию, воспользуйтесь набором слайдов, доступных на нашем веб-сайте www.recordati.com в разделе для инвесторов и на вкладке «Презентации». В конце презентации мы ответим на любые ваши вопросы. Андреа, пожалуйста. Спасибо. ————————————————— —————————— Андреа Рекордати, Recordati Industria Chimica e Farmaceutica S.П.А. — Генеральный директор и директор [3] ——————————————- ————————————- Ладно.
Пожалуйста, продолжайте, мадам. ————————————————— —————————— Марианна Тачке, Recordati Industria Chimica e Farmaceutica SpA, директор по связям с общественностью и корпоративным коммуникациям [2] — ————————————————— —————————— Добрый день или доброе утро всем.И спасибо за участие в конференц-звонке Recordati сегодня. Наш генеральный директор Андреа Рекордати; а наш финансовый директор Луиджи Ла Корте представит и прокомментирует наши результаты за первый квартал 2020 года. Чтобы лучше понять эту презентацию, воспользуйтесь набором слайдов, доступных на нашем веб-сайте www.recordati.com в разделе для инвесторов и на вкладке «Презентации». В конце презентации мы ответим на любые ваши вопросы. Андреа, пожалуйста. Спасибо. ————————————————— —————————— Андреа Рекордати, Recordati Industria Chimica e Farmaceutica S.П.А. — Генеральный директор и директор [3] ——————————————- ————————————- Ладно. Добрый день, дамы и господа. И добро пожаловать на нашу телеконференцию по результатам первого квартала. Итак, если вы обратитесь к слайду 2 презентации, который явно представляет собой слайд с заголовком, посвященным основным моментам за первый квартал 2020 года. Как вы знаете, в первом квартале 2020 года началась пандемия COVID-19 во всех географических регионах, в которых работает группа. Как мы все знаем, были введены ограничения на передвижение людей, транспорт, производство, торговлю, большинство из которых все еще действует.Я могу подтвердить, что в Recordati была исключительная организационная способность справляться с последствиями непредсказуемого кризиса. Несмотря на неотложную медицинскую помощь и ограничения, введенные во всех странах, финансовые результаты, полученные в первом квартале, очень положительны и подтвердили продолжающийся рост группы. Выручка значительно выросла, но позвольте мне напомнить вам, что они включают эффект накопления запасов в размере 20 миллионов евро, который, как мы ожидаем, приведет к сокращению запасов во втором квартале.
Добрый день, дамы и господа. И добро пожаловать на нашу телеконференцию по результатам первого квартала. Итак, если вы обратитесь к слайду 2 презентации, который явно представляет собой слайд с заголовком, посвященным основным моментам за первый квартал 2020 года. Как вы знаете, в первом квартале 2020 года началась пандемия COVID-19 во всех географических регионах, в которых работает группа. Как мы все знаем, были введены ограничения на передвижение людей, транспорт, производство, торговлю, большинство из которых все еще действует.Я могу подтвердить, что в Recordati была исключительная организационная способность справляться с последствиями непредсказуемого кризиса. Несмотря на неотложную медицинскую помощь и ограничения, введенные во всех странах, финансовые результаты, полученные в первом квартале, очень положительны и подтвердили продолжающийся рост группы. Выручка значительно выросла, но позвольте мне напомнить вам, что они включают эффект накопления запасов в размере 20 миллионов евро, который, как мы ожидаем, приведет к сокращению запасов во втором квартале. Кроме того, эти доходы включают 14,7 млн евро выручки от продаж Signifor. EBITDA, которая не включает 2 миллиона евро единовременных расходов, связанных с чрезвычайной ситуацией с COVID-19, в основном пожертвования больницам в наиболее пострадавших районах, составляет 172,9 миллиона евро или 40,3% от продаж, увеличившись по сравнению с предыдущим годом — по сравнению с предыдущим годом на 20,1%. Чистая прибыль также выросла более чем на 20%, причем оба показателя рентабельности привели к повышению финансовой маржи. Скорректированная чистая прибыль, которая представляет собой чистую прибыль без учета амортизации и обесценения нематериальных активов, за исключением программного обеспечения и гудвила, а также разовых статей без налоговых эффектов, составляет 125 евро.2 млн или 29,2% продаж при росте по сравнению с предыдущим годом на 23,5%. Луиджи коснется и предоставит дополнительную информацию об этой дополнительной мере, которую мы ввели во время презентации. Чистый долг на конец марта составляет 880,8 миллиона евро по сравнению с чистым долгом в 902,7 миллиона евро на 31 декабря 2019 года.
Кроме того, эти доходы включают 14,7 млн евро выручки от продаж Signifor. EBITDA, которая не включает 2 миллиона евро единовременных расходов, связанных с чрезвычайной ситуацией с COVID-19, в основном пожертвования больницам в наиболее пострадавших районах, составляет 172,9 миллиона евро или 40,3% от продаж, увеличившись по сравнению с предыдущим годом — по сравнению с предыдущим годом на 20,1%. Чистая прибыль также выросла более чем на 20%, причем оба показателя рентабельности привели к повышению финансовой маржи. Скорректированная чистая прибыль, которая представляет собой чистую прибыль без учета амортизации и обесценения нематериальных активов, за исключением программного обеспечения и гудвила, а также разовых статей без налоговых эффектов, составляет 125 евро.2 млн или 29,2% продаж при росте по сравнению с предыдущим годом на 23,5%. Луиджи коснется и предоставит дополнительную информацию об этой дополнительной мере, которую мы ввели во время презентации. Чистый долг на конец марта составляет 880,8 миллиона евро по сравнению с чистым долгом в 902,7 миллиона евро на 31 декабря 2019 года. В течение этого периода после европейского одобрения Isturisa компании Novartis было выплачено 20 миллионов евро и собственные акции. были, конечно, куплены на общую сумму 44 миллиона евро за вычетом одноразовых принадлежностей — выбытия опционов на акции.Мы также очень рады получить раннее одобрение Isturisa как в Европе, так и в США, и я буду обсуждать планирование запуска далее в презентации. Вы можете перейти к слайду 3 презентации. Еще несколько слов о том, как Recordati справляется с этим беспрецедентным кризисом. Очевидно, что основной целью группы была защита наших сотрудников и обеспечение непрерывности поставок и распространения нашей продукции. Как вы все знаете, что касается фармацевтической промышленности, операции были разрешены, чтобы обеспечить доступность лекарств для пациентов.Выполняя глобальные меры, необходимые для обеспечения здоровья и безопасности своих сотрудников, Recordati не прерывала свою производственную и дистрибьюторскую деятельность и приняла все необходимые меры, чтобы гарантировать постоянное наличие на рынке своей продукции.
В течение этого периода после европейского одобрения Isturisa компании Novartis было выплачено 20 миллионов евро и собственные акции. были, конечно, куплены на общую сумму 44 миллиона евро за вычетом одноразовых принадлежностей — выбытия опционов на акции.Мы также очень рады получить раннее одобрение Isturisa как в Европе, так и в США, и я буду обсуждать планирование запуска далее в презентации. Вы можете перейти к слайду 3 презентации. Еще несколько слов о том, как Recordati справляется с этим беспрецедентным кризисом. Очевидно, что основной целью группы была защита наших сотрудников и обеспечение непрерывности поставок и распространения нашей продукции. Как вы все знаете, что касается фармацевтической промышленности, операции были разрешены, чтобы обеспечить доступность лекарств для пациентов.Выполняя глобальные меры, необходимые для обеспечения здоровья и безопасности своих сотрудников, Recordati не прерывала свою производственную и дистрибьюторскую деятельность и приняла все необходимые меры, чтобы гарантировать постоянное наличие на рынке своей продукции. Пользуясь случаем, искренне желаю — действительно искренне хочу поблагодарить всех сотрудников группы за огромные усилия и отличную работу, проделанную в этой сложной ситуации. Особенно в регионе Ломбардия, который, как вы знаете, был одним из наиболее сильно пострадавших районов Европы от пандемии COVID.Профессионализм, целеустремленность и чувство ответственности, в частности, наших сотрудников по сбыту продукции, позволили нашей деятельности продолжаться наилучшим образом, обеспечивая непрерывную доступность наших продуктов, многие из которых предназначены для лечения тяжелых хронических заболеваний. Мы гордимся вкладом, который мы смогли внести в эту чрезвычайную ситуацию, а также пожертвованиями, которые мы сделали для поддержки медицинских учреждений, которые неустанно и мужественно борются с эпидемией COVID-19 в наиболее пострадавших районах.Чтобы подробнее рассказать об этом, посмотрев на слайд, когда речь идет о безопасной среде для наших сотрудников, мы приняли меры для защиты, разумеется, отдельных лиц и предотвращения распространения инфекции на наших объектах.
Пользуясь случаем, искренне желаю — действительно искренне хочу поблагодарить всех сотрудников группы за огромные усилия и отличную работу, проделанную в этой сложной ситуации. Особенно в регионе Ломбардия, который, как вы знаете, был одним из наиболее сильно пострадавших районов Европы от пандемии COVID.Профессионализм, целеустремленность и чувство ответственности, в частности, наших сотрудников по сбыту продукции, позволили нашей деятельности продолжаться наилучшим образом, обеспечивая непрерывную доступность наших продуктов, многие из которых предназначены для лечения тяжелых хронических заболеваний. Мы гордимся вкладом, который мы смогли внести в эту чрезвычайную ситуацию, а также пожертвованиями, которые мы сделали для поддержки медицинских учреждений, которые неустанно и мужественно борются с эпидемией COVID-19 в наиболее пострадавших районах.Чтобы подробнее рассказать об этом, посмотрев на слайд, когда речь идет о безопасной среде для наших сотрудников, мы приняли меры для защиты, разумеется, отдельных лиц и предотвращения распространения инфекции на наших объектах. Очевидно, весь персонал, который мог работать из дома, остался дома и работал из дома. И я могу подтвердить, что организация очень хорошо отреагировала, как я уже упоминал ранее. И люди действительно работают. На всех заводах-производителях были внедрены новые рабочие модели для поддержки мер по удалению.Например, пересмотр рабочего времени и перераспределение персонала на наших объектах в Турции, Италии и Тунисе; двухсменная модель во Франции в нашем центре лечения редких заболеваний в Нантере и введение смен по выходным в нашем специализированном учреждении первичной медико-санитарной помощи во Франции в Монлюсоне и в нашем учреждении в Испании. Что касается цепочки поставок и непрерывности для всех наших предприятий на всех рынках. Мы ввели альтернативный поток поставок исходных материалов и промежуточных продуктов для питания заводов Recordati по производству API, как для собственных, так и для торговых портфелей, а также настроили управление запасами как для API, так и для готовых лекарственных форм.
Очевидно, весь персонал, который мог работать из дома, остался дома и работал из дома. И я могу подтвердить, что организация очень хорошо отреагировала, как я уже упоминал ранее. И люди действительно работают. На всех заводах-производителях были внедрены новые рабочие модели для поддержки мер по удалению.Например, пересмотр рабочего времени и перераспределение персонала на наших объектах в Турции, Италии и Тунисе; двухсменная модель во Франции в нашем центре лечения редких заболеваний в Нантере и введение смен по выходным в нашем специализированном учреждении первичной медико-санитарной помощи во Франции в Монлюсоне и в нашем учреждении в Испании. Что касается цепочки поставок и непрерывности для всех наших предприятий на всех рынках. Мы ввели альтернативный поток поставок исходных материалов и промежуточных продуктов для питания заводов Recordati по производству API, как для собственных, так и для торговых портфелей, а также настроили управление запасами как для API, так и для готовых лекарственных форм. Мы ввели делокализацию запасов готовых лекарственных форм в разных странах, создав больше центров, альтернативные потоки поставок FDF, пересмотр программ планирования и производства для FDF, как в Recordati, так и на наших заводах CMO, а также альтернативные модели логистики и распределения. Переходя к слайду 4. Я хотел бы сказать несколько слов о Сигнифоре, прежде чем перейти к Луиджи, который расскажет вам о результатах за первый квартал. Таким образом, мы очень довольны показателями Signifor в первом квартале, с предполагаемым ростом продаж на 6% по сравнению с 2019 годом на сопоставимой рыночной основе, особенно с учетом текущей ситуации и того факта, что мы только начинаем продвигать сам продукт в U.S., в то время как передача регистрационных свидетельств в Европе еще не завершена. Что, вероятно, наиболее интересно для всех вас и, конечно же, для нас, так это запуск Isturisa. Запуск в США идет по плану и намечен на июнь, июль, а в ЕС — с третьего квартала 2020 года. Мы решили не откладывать запуск в интересах пациентов.
Мы ввели делокализацию запасов готовых лекарственных форм в разных странах, создав больше центров, альтернативные потоки поставок FDF, пересмотр программ планирования и производства для FDF, как в Recordati, так и на наших заводах CMO, а также альтернативные модели логистики и распределения. Переходя к слайду 4. Я хотел бы сказать несколько слов о Сигнифоре, прежде чем перейти к Луиджи, который расскажет вам о результатах за первый квартал. Таким образом, мы очень довольны показателями Signifor в первом квартале, с предполагаемым ростом продаж на 6% по сравнению с 2019 годом на сопоставимой рыночной основе, особенно с учетом текущей ситуации и того факта, что мы только начинаем продвигать сам продукт в U.S., в то время как передача регистрационных свидетельств в Европе еще не завершена. Что, вероятно, наиболее интересно для всех вас и, конечно же, для нас, так это запуск Isturisa. Запуск в США идет по плану и намечен на июнь, июль, а в ЕС — с третьего квартала 2020 года. Мы решили не откладывать запуск в интересах пациентов. Мы осознаем ценность этого нового варианта лечения для пациентов, страдающих болезнью Кушинга, и стремимся сделать его доступным как можно скорее.Запуск мероприятий, которые раньше можно было бы осуществить, активно присутствуя на медицинских конгрессах и посещая ключевых лидеров мнений и специалистов, в настоящее время, конечно, невозможно. Учитывая текущую среду COVID-19, к которой мы все приспосабливаемся, мы инвестировали в набор инструментов и технологическую инфраструктуру, которая позволяет нам проводить удаленную детализацию и проводить виртуальные конференции по данным с поставщиками медицинских услуг. Несмотря на сложную ситуацию, наша организация стремится реализовать план запуска как можно более эффективно.Так что, пожалуйста, перейдите к слайду 5. А сейчас я передаю слово Луиджи, который подробно расскажет вам о результатах за первый квартал. Спасибо. ————————————————— —————————— Луиджи Феличе Ла Корте, Recordati Industria Chimica e Farmaceutica SpA — финансовый директор группы [4] — ————————————————— ————————— Так что спасибо, Андреа.
Мы осознаем ценность этого нового варианта лечения для пациентов, страдающих болезнью Кушинга, и стремимся сделать его доступным как можно скорее.Запуск мероприятий, которые раньше можно было бы осуществить, активно присутствуя на медицинских конгрессах и посещая ключевых лидеров мнений и специалистов, в настоящее время, конечно, невозможно. Учитывая текущую среду COVID-19, к которой мы все приспосабливаемся, мы инвестировали в набор инструментов и технологическую инфраструктуру, которая позволяет нам проводить удаленную детализацию и проводить виртуальные конференции по данным с поставщиками медицинских услуг. Несмотря на сложную ситуацию, наша организация стремится реализовать план запуска как можно более эффективно.Так что, пожалуйста, перейдите к слайду 5. А сейчас я передаю слово Луиджи, который подробно расскажет вам о результатах за первый квартал. Спасибо. ————————————————— —————————— Луиджи Феличе Ла Корте, Recordati Industria Chimica e Farmaceutica SpA — финансовый директор группы [4] — ————————————————— ————————— Так что спасибо, Андреа. Добрый день и доброе утро всем. Я рад возможности прокомментировать явно сильные результаты за первый квартал.Польщен, как было подчеркнуто, по нашим оценкам, эффектом накопления запасов в размере 20 миллионов евро перед началом кризиса COVID. Проходя презентацию, я не собираюсь разбирать ее по продукту или рынку. Но я скажу, что это в первую очередь повлияло на наш специализированный бизнес и бизнес первичной медицинской помощи, в частности, в Западной Европе, Центральной и Восточной Европе. Бизнес по редким заболеваниям пострадал незначительно. Итак, с учетом сказанного, начнем с продаж по продуктам. Таким образом, корпоративные продукты, продукты, которые продаются более чем на одном рынке, продолжали расти и теперь составляют почти 70% от общего дохода.Наша франшиза на лерканидипин продолжала успешно расти. Модель выросла на 8,7% за квартал за счет Германии, Польши, Турции и стран Бенилюкса. Комбинированный продукт с эналаприлом также продолжил траекторию роста, начавшуюся еще в конце 2019 года.
Добрый день и доброе утро всем. Я рад возможности прокомментировать явно сильные результаты за первый квартал.Польщен, как было подчеркнуто, по нашим оценкам, эффектом накопления запасов в размере 20 миллионов евро перед началом кризиса COVID. Проходя презентацию, я не собираюсь разбирать ее по продукту или рынку. Но я скажу, что это в первую очередь повлияло на наш специализированный бизнес и бизнес первичной медицинской помощи, в частности, в Западной Европе, Центральной и Восточной Европе. Бизнес по редким заболеваниям пострадал незначительно. Итак, с учетом сказанного, начнем с продаж по продуктам. Таким образом, корпоративные продукты, продукты, которые продаются более чем на одном рынке, продолжали расти и теперь составляют почти 70% от общего дохода.Наша франшиза на лерканидипин продолжала успешно расти. Модель выросла на 8,7% за квартал за счет Германии, Польши, Турции и стран Бенилюкса. Комбинированный продукт с эналаприлом также продолжил траекторию роста, начавшуюся еще в конце 2019 года. Урорек или силодозин столкнулись — начали сталкиваться с конкуренцией с дженериками в первом квартале, как и ожидалось. Дженерики вышли на рынок в течение квартала, и теперь у нас есть больше множественных дженериков на всех основных европейских рынках с ожидаемым снижением цен, которое варьируется от 25% до 40%, в зависимости от страны.Но до сих пор наша стратегия по поддержке продуктов в момент потери эксклюзивности успешно поддерживала объем и сдерживала уровень эрозии в первые 2 месяца. Очевидно, мы ожидаем, что они продолжатся в ближайшие месяцы. Питавастатин продолжал хорошо расти благодаря сильному росту в России и Турции, но также продолжал расти в Испании, Португалии и Греции. У нас был исключительно хороший квартал по нашей франшизе метопролола, чему способствовали как рынки, на которых мы наладили операции по продвижению продуктов напрямую в течение 2019 года, так и рост в Германии и Польше, рост, который частично также выигрывал от некоторого временного дефицита. дженериков на некоторых рынках.
Урорек или силодозин столкнулись — начали сталкиваться с конкуренцией с дженериками в первом квартале, как и ожидалось. Дженерики вышли на рынок в течение квартала, и теперь у нас есть больше множественных дженериков на всех основных европейских рынках с ожидаемым снижением цен, которое варьируется от 25% до 40%, в зависимости от страны.Но до сих пор наша стратегия по поддержке продуктов в момент потери эксклюзивности успешно поддерживала объем и сдерживала уровень эрозии в первые 2 месяца. Очевидно, мы ожидаем, что они продолжатся в ближайшие месяцы. Питавастатин продолжал хорошо расти благодаря сильному росту в России и Турции, но также продолжал расти в Испании, Португалии и Греции. У нас был исключительно хороший квартал по нашей франшизе метопролола, чему способствовали как рынки, на которых мы наладили операции по продвижению продуктов напрямую в течение 2019 года, так и рост в Германии и Польше, рост, который частично также выигрывал от некоторого временного дефицита. дженериков на некоторых рынках. Рост других корпоративных продуктов на 15% был довольно широким, особенно за счет нашего портфеля сезонных гриппа и аллергии, Isofra и Polydexa в России и Украине, Hexaspray во Франции. Но также значительный рост продаж Прокто-Гливенола и Реагилы, который вырос более чем на 60% по сравнению с первым кварталом прошлого года. Препараты от редких заболеваний подорожали почти на 38%. Очевидно, что Signifor и Signifor LAR внесли значительный вклад в это — 14,7 млн евро за квартал. Juxtapid и Ledaga также внесли примерно по 2 миллиона евро каждый за квартал.Но помимо этого, мы также увидели хороший рост от Carbaglu и Cystadane в США и Cystadrops в Европе, наряду с продолжающимся ростом на некоторых наших международных рынках. Как вы увидите на странице 6, доля бизнеса, связанная с редкими заболеваниями и безрецептурными препаратами, продолжала расти, и теперь на редкие заболевания приходится 18% от общей чистой выручки. И портфели местных продуктов, они по-прежнему важны, но ниже 16%. Переходим к слайду 7 и смотрим на доходы по географическим регионам.
Рост других корпоративных продуктов на 15% был довольно широким, особенно за счет нашего портфеля сезонных гриппа и аллергии, Isofra и Polydexa в России и Украине, Hexaspray во Франции. Но также значительный рост продаж Прокто-Гливенола и Реагилы, который вырос более чем на 60% по сравнению с первым кварталом прошлого года. Препараты от редких заболеваний подорожали почти на 38%. Очевидно, что Signifor и Signifor LAR внесли значительный вклад в это — 14,7 млн евро за квартал. Juxtapid и Ledaga также внесли примерно по 2 миллиона евро каждый за квартал.Но помимо этого, мы также увидели хороший рост от Carbaglu и Cystadane в США и Cystadrops в Европе, наряду с продолжающимся ростом на некоторых наших международных рынках. Как вы увидите на странице 6, доля бизнеса, связанная с редкими заболеваниями и безрецептурными препаратами, продолжала расти, и теперь на редкие заболевания приходится 18% от общей чистой выручки. И портфели местных продуктов, они по-прежнему важны, но ниже 16%. Переходим к слайду 7 и смотрим на доходы по географическим регионам. Опять же, очень широкомасштабный рост, при котором несколько рынков уже получили хороший старт в январе и феврале, и, очевидно, рост еще больше усилился в марте за счет движения акций.Единственный выброс на слайде, если хотите, — это Италия с ростом минус 2%. Это обусловлено множеством факторов. Как вы помните, Италия столкнулась с поступлением дженериков и снижением цен на пантопразол и ловастатин во второй половине 2019 года и, очевидно, имеет значительный бизнес в области силодозина, который в этом квартале столкнулся с выходом дженериков. Италия также является единственным рынком в сфере специализированной и первичной медико-санитарной помощи, где эффект от запасов в конце квартала был менее выражен. И на самом деле, по нашим оценкам, он близок к нулю, учитывая, что кризис разразился раньше, и мы видели, что заготовка запасов уже проводилась в феврале и была прекращена в марте.Выручка во Франции выросла на 8,9% за счет значительного роста продаж метадона, гексаспрея и гинкора, а также, очевидно, значительный вклад в производство редких заболеваний и сигнифор.
Опять же, очень широкомасштабный рост, при котором несколько рынков уже получили хороший старт в январе и феврале, и, очевидно, рост еще больше усилился в марте за счет движения акций.Единственный выброс на слайде, если хотите, — это Италия с ростом минус 2%. Это обусловлено множеством факторов. Как вы помните, Италия столкнулась с поступлением дженериков и снижением цен на пантопразол и ловастатин во второй половине 2019 года и, очевидно, имеет значительный бизнес в области силодозина, который в этом квартале столкнулся с выходом дженериков. Италия также является единственным рынком в сфере специализированной и первичной медико-санитарной помощи, где эффект от запасов в конце квартала был менее выражен. И на самом деле, по нашим оценкам, он близок к нулю, учитывая, что кризис разразился раньше, и мы видели, что заготовка запасов уже проводилась в феврале и была прекращена в марте.Выручка во Франции выросла на 8,9% за счет значительного роста продаж метадона, гексаспрея и гинкора, а также, очевидно, значительный вклад в производство редких заболеваний и сигнифор. В Турции рост составил 25%, что отражает влияние валютных курсов, близких к 12% за квартал. Рост был обусловлен общим портфелем, но, очевидно, особенно сильным он был по ведущим продуктам на рынке, Mictonorm, Cabral и Livazo. Так же было и в Турции, хотя влияние COVID в этом квартале было менее выраженным, в преддверии ожидаемого роста цен в этом квартале наблюдался небольшой запас.И мы действительно ожидаем, что в результате в Турции в ближайшие месяцы рост несколько замедлится. Испания и Португалия росли вместе с ростом, чему способствовали Livazo и Reagila, которые были запущены на обоих рынках в конце 2019 года. И снова вклад Signifor. Другие рынки Центральной и Восточной Европы и другие рынки Западной Европы росли исключительно хорошо. Благодаря метопрололу, особенно на тех рынках, где, как я сказал ранее, мы начали создавать организацию прямых продаж, а также благодаря постоянному росту Procto-Glyvenol, Reagila и Zanidip.А также, опять же, вклад редких болезней, которые почти вдвое увеличили продажи на рынках Центральной и Восточной Европы.
В Турции рост составил 25%, что отражает влияние валютных курсов, близких к 12% за квартал. Рост был обусловлен общим портфелем, но, очевидно, особенно сильным он был по ведущим продуктам на рынке, Mictonorm, Cabral и Livazo. Так же было и в Турции, хотя влияние COVID в этом квартале было менее выраженным, в преддверии ожидаемого роста цен в этом квартале наблюдался небольшой запас.И мы действительно ожидаем, что в результате в Турции в ближайшие месяцы рост несколько замедлится. Испания и Португалия росли вместе с ростом, чему способствовали Livazo и Reagila, которые были запущены на обоих рынках в конце 2019 года. И снова вклад Signifor. Другие рынки Центральной и Восточной Европы и другие рынки Западной Европы росли исключительно хорошо. Благодаря метопрололу, особенно на тех рынках, где, как я сказал ранее, мы начали создавать организацию прямых продаж, а также благодаря постоянному росту Procto-Glyvenol, Reagila и Zanidip.А также, опять же, вклад редких болезней, которые почти вдвое увеличили продажи на рынках Центральной и Восточной Европы. В Северной Африке рост составил 5,4%, за счет роста нашего бизнеса в Тунисе, который растет двузначными числами, там рост составляет 10%. Другой рост международных продаж на 4,4% действительно отражает рост нашего бизнеса по продаже редких заболеваний на международных рынках, особенно в Колумбии и Японии, в дополнение к дополнительной выручке от Signifor за квартал. Таким образом, в целом, первый квартал является сильным с точки зрения выручки.Благодаря удачному началу года, усиленному в марте, и, очевидно, ожиданиям, что это также будет означать несколько более мягкий I квартал для адаптации разматывания запасов, и поскольку мы сталкиваемся с более сильным встречным ветром с точки зрения валютных курсов, особенно по турецкой лире и рубль. На слайде 8 — географическая структура доходов. Картина практически не изменилась. Единственное, что я здесь как бы подчеркну, это тот факт, что действительно диверсифицированное присутствие группы было ключевым преимуществом, поскольку мы пережили этот неспокойный период, когда группа не слишком полагалась на какую-либо географию.
В Северной Африке рост составил 5,4%, за счет роста нашего бизнеса в Тунисе, который растет двузначными числами, там рост составляет 10%. Другой рост международных продаж на 4,4% действительно отражает рост нашего бизнеса по продаже редких заболеваний на международных рынках, особенно в Колумбии и Японии, в дополнение к дополнительной выручке от Signifor за квартал. Таким образом, в целом, первый квартал является сильным с точки зрения выручки.Благодаря удачному началу года, усиленному в марте, и, очевидно, ожиданиям, что это также будет означать несколько более мягкий I квартал для адаптации разматывания запасов, и поскольку мы сталкиваемся с более сильным встречным ветром с точки зрения валютных курсов, особенно по турецкой лире и рубль. На слайде 8 — географическая структура доходов. Картина практически не изменилась. Единственное, что я здесь как бы подчеркну, это тот факт, что действительно диверсифицированное присутствие группы было ключевым преимуществом, поскольку мы пережили этот неспокойный период, когда группа не слишком полагалась на какую-либо географию. Переключитесь на слайд 9 и посмотрите на другие строки прибылей и убытков. Помимо 12% роста выручки, мы также, очевидно, увидели значительный рост базовой прибыли. Рентабельность валовой прибыли выросла до 70,8%, что действительно было обусловлено сочетанием и дополнительным вкладом портфеля редких заболеваний. Коммерческие и административные расходы в размере 27,6% от продаж составляют 23,3% от продаж коммерческих расходов и 4,3% от продаж общих и административных расходов. Увеличение — однозначное увеличение по сравнению с прошлым годом, действительно вызванное дополнительными инвестициями и ресурсами, которые мы вложили во вторую половину 2019 года для обновления наших ресурсов и возможностей, чтобы максимизировать возможности нашей эндокринологической франшизы и, очевидно, начать отражать , также стоило подготовить к запуску Истуриса в U.S., частично компенсируется отсрочкой деятельности по оказанию первичной специализированной помощи с марта на более позднюю часть года, опять же из-за сбоя.
Переключитесь на слайд 9 и посмотрите на другие строки прибылей и убытков. Помимо 12% роста выручки, мы также, очевидно, увидели значительный рост базовой прибыли. Рентабельность валовой прибыли выросла до 70,8%, что действительно было обусловлено сочетанием и дополнительным вкладом портфеля редких заболеваний. Коммерческие и административные расходы в размере 27,6% от продаж составляют 23,3% от продаж коммерческих расходов и 4,3% от продаж общих и административных расходов. Увеличение — однозначное увеличение по сравнению с прошлым годом, действительно вызванное дополнительными инвестициями и ресурсами, которые мы вложили во вторую половину 2019 года для обновления наших ресурсов и возможностей, чтобы максимизировать возможности нашей эндокринологической франшизы и, очевидно, начать отражать , также стоило подготовить к запуску Истуриса в U.S., частично компенсируется отсрочкой деятельности по оказанию первичной специализированной помощи с марта на более позднюю часть года, опять же из-за сбоя. Расходы на исследования и разработки растут до 8,1% от выручки, что действительно отражает как увеличение амортизационных отчислений, связанных с приобретениями, которые мы сделали в прошлом году, так и первоначальные затраты на клинические испытания Signifor и Isturisa, которые мы унаследовали от Novartis. Другие расходы в размере 2,1 миллиона евро на самом деле являются единовременными расходами, понесенными в результате кризиса COVID-19, в основном — и фактически большая часть этих расходов — это пожертвования, которые группа решила внести, чтобы помочь этим больницам в наиболее пораженные участки.Мы ожидаем, что общая сумма, скажем, единовременных затрат, вызванных COVID за полный год, будет в диапазоне от 6 до 8 миллионов евро, и, опять же, в основном это 5 миллионов евро пожертвований, которые мы перечислили. делать. В результате операционная прибыль составила 148,4 млн евро, что на 17,8% больше, чем в 2019 году или на 34,6%. EBITDA составляет 172,9 млн евро, что на 40,3% от продаж или на 20% больше, чем в прошлом году.
Расходы на исследования и разработки растут до 8,1% от выручки, что действительно отражает как увеличение амортизационных отчислений, связанных с приобретениями, которые мы сделали в прошлом году, так и первоначальные затраты на клинические испытания Signifor и Isturisa, которые мы унаследовали от Novartis. Другие расходы в размере 2,1 миллиона евро на самом деле являются единовременными расходами, понесенными в результате кризиса COVID-19, в основном — и фактически большая часть этих расходов — это пожертвования, которые группа решила внести, чтобы помочь этим больницам в наиболее пораженные участки.Мы ожидаем, что общая сумма, скажем, единовременных затрат, вызванных COVID за полный год, будет в диапазоне от 6 до 8 миллионов евро, и, опять же, в основном это 5 миллионов евро пожертвований, которые мы перечислили. делать. В результате операционная прибыль составила 148,4 млн евро, что на 17,8% больше, чем в 2019 году или на 34,6%. EBITDA составляет 172,9 млн евро, что на 40,3% от продаж или на 20% больше, чем в прошлом году. Очевидно, что эти цифры также улучшаются благодаря более высоким продажам в этом квартале. Но я хотел бы подчеркнуть, что даже с поправкой на это, и мы оцениваем дополнительную выручку в 20 миллионов евро, которая составляет примерно 13 миллионов евро, и на уровне EBITDA вы увидите, что маржа EBITDA по-прежнему превышает прошлогоднюю и соответствует улучшению, которое мы поставили перед собой цель достичь цели 2020 года.Чистая прибыль в размере 111,2 млн евро выросла на 20,7% по сравнению с 2019 годом, что отражает как более высокие операционные результаты, так и сокращение финансовых расходов за счет положительного влияния на 2 кросс-валютных свопа, которые с начала 2019 года больше не рассматриваются как хеджирование. , а также более низкая ставка налога в размере около 23,5%, которая извлекает выгоду из постоянного преимущества патентной коробки, которое мы согласовали с итальянскими налоговыми органами в конце 2019 года. Как упоминала Андреа, с этого квартала, учитывая повышенный уровень нематериальных активов на нашем балансе и для облегчения сопоставимости наших финансовых результатов с результатами наших аналогов в этом секторе, мы решили предоставить дополнительный показатель для этого квартала, а именно скорректированную чистую прибыль, которая корректирует чистую прибыль с учетом амортизации и списания -уменьшение нематериальных активов, за исключением программного обеспечения, гудвила и разовых статей, за вычетом налогового эффекта.
Очевидно, что эти цифры также улучшаются благодаря более высоким продажам в этом квартале. Но я хотел бы подчеркнуть, что даже с поправкой на это, и мы оцениваем дополнительную выручку в 20 миллионов евро, которая составляет примерно 13 миллионов евро, и на уровне EBITDA вы увидите, что маржа EBITDA по-прежнему превышает прошлогоднюю и соответствует улучшению, которое мы поставили перед собой цель достичь цели 2020 года.Чистая прибыль в размере 111,2 млн евро выросла на 20,7% по сравнению с 2019 годом, что отражает как более высокие операционные результаты, так и сокращение финансовых расходов за счет положительного влияния на 2 кросс-валютных свопа, которые с начала 2019 года больше не рассматриваются как хеджирование. , а также более низкая ставка налога в размере около 23,5%, которая извлекает выгоду из постоянного преимущества патентной коробки, которое мы согласовали с итальянскими налоговыми органами в конце 2019 года. Как упоминала Андреа, с этого квартала, учитывая повышенный уровень нематериальных активов на нашем балансе и для облегчения сопоставимости наших финансовых результатов с результатами наших аналогов в этом секторе, мы решили предоставить дополнительный показатель для этого квартала, а именно скорректированную чистую прибыль, которая корректирует чистую прибыль с учетом амортизации и списания -уменьшение нематериальных активов, за исключением программного обеспечения, гудвила и разовых статей, за вычетом налогового эффекта. Исходя из этого, скорректированная чистая прибыль за 1 квартал составила 125,2 млн евро, что на 23,5% больше, чем в 2019 году. Мы также скорректировали определение EBITDA, исключив разовые статьи. И снова в первом квартале это относится исключительно к расходам, связанным с COVID, в размере около 2 миллионов евро, которые, как мы ожидаем, вырастут до 6-8 миллионов евро за полный год. Мы включили для справки на слайд 10 четкую сверку между чистой прибылью и скорректированной чистой прибылью как за первый квартал 2020 года, так и за первый квартал 2019 года, а также предоставили выверку за весь 2019 год и выверку того, что было бы целью для скорректированной чистой прибыли. база прибыли соответствует целевому прогнозу по чистой прибыли, который мы предоставили на весь год.И снова, я не буду вдаваться в подробности, но вы расскажете об этом в презентации. Слайд 11 демонстрирует растущее значение бизнеса редких заболеваний в наших общих результатах. Как мы уже отмечали, это редкое заболевание, составляющее 18% выручки в первом квартале и 23% EBIT и EBITDA.
Исходя из этого, скорректированная чистая прибыль за 1 квартал составила 125,2 млн евро, что на 23,5% больше, чем в 2019 году. Мы также скорректировали определение EBITDA, исключив разовые статьи. И снова в первом квартале это относится исключительно к расходам, связанным с COVID, в размере около 2 миллионов евро, которые, как мы ожидаем, вырастут до 6-8 миллионов евро за полный год. Мы включили для справки на слайд 10 четкую сверку между чистой прибылью и скорректированной чистой прибылью как за первый квартал 2020 года, так и за первый квартал 2019 года, а также предоставили выверку за весь 2019 год и выверку того, что было бы целью для скорректированной чистой прибыли. база прибыли соответствует целевому прогнозу по чистой прибыли, который мы предоставили на весь год.И снова, я не буду вдаваться в подробности, но вы расскажете об этом в презентации. Слайд 11 демонстрирует растущее значение бизнеса редких заболеваний в наших общих результатах. Как мы уже отмечали, это редкое заболевание, составляющее 18% выручки в первом квартале и 23% EBIT и EBITDA. Но приятно также видеть, что с точки зрения маржи EBITDA по редким заболеваниям и специализированной первичной медико-санитарной помощи в этом квартале выросла по сравнению с тем же периодом прошлого года. И, наконец, с моей стороны, на слайде 12.Первый квартал также был успешным с точки зрения генерирования денежных потоков. Как упоминала Андреа, наш чистый долг на конец марта составлял 880,8 млн евро, что почти на 22 млн евро меньше, чем в декабре 2019 года, что также отражает чистый отток денежных средств для выкупа акций в размере около 44 млн евро в квартале и 20 долларов США. миллионный промежуточный платеж, который был произведен Novartis для утверждения Isturisa в ЕС, с ликвидностью на конец квартала, очень устойчивой суммой в 200 миллионов евро. На этом я передам слово Андреа.Он расскажет о перспективах на оставшуюся часть года. ————————————————— —————————— Андреа Рекордати, Recordati Industria Chimica e Farmaceutica SpA — генеральный директор и директор [5] —- ————————————————— ————————— Ладно.
Но приятно также видеть, что с точки зрения маржи EBITDA по редким заболеваниям и специализированной первичной медико-санитарной помощи в этом квартале выросла по сравнению с тем же периодом прошлого года. И, наконец, с моей стороны, на слайде 12.Первый квартал также был успешным с точки зрения генерирования денежных потоков. Как упоминала Андреа, наш чистый долг на конец марта составлял 880,8 млн евро, что почти на 22 млн евро меньше, чем в декабре 2019 года, что также отражает чистый отток денежных средств для выкупа акций в размере около 44 млн евро в квартале и 20 долларов США. миллионный промежуточный платеж, который был произведен Novartis для утверждения Isturisa в ЕС, с ликвидностью на конец квартала, очень устойчивой суммой в 200 миллионов евро. На этом я передам слово Андреа.Он расскажет о перспективах на оставшуюся часть года. ————————————————— —————————— Андреа Рекордати, Recordati Industria Chimica e Farmaceutica SpA — генеральный директор и директор [5] —- ————————————————— ————————— Ладно. Большое спасибо, Луиджи. Итак, что касается — если вы обратитесь к слайду 13, пожалуйста. Итак, что касается годового прогноза на 2020 год. Таким образом, несмотря на уровень неопределенности со стороны окружающей среды, в которой мы работаем, из-за кризиса COVID-19, мы хотели бы предоставить вам этот прогноз на год.Учитывая ситуацию, мы ожидаем, что чистая выручка будет немного ниже нашего первоначального прогноза из-за валютных ветров — встречных ветров, в частности, в Турции и России, и, очевидно, влияния блокировки COVID-19 на спрос во 2 и 3 кварталах. Цели Signifor и Isturisa не изменились на уровне около 70 миллионов евро, несмотря на небольшую задержку с переносом MA в ЕС для Signifor, что подразумевает только регистрацию чистой маржи, а не полные продажи на несколько месяцев больше, чем мы изначально ожидали в наших целях. И, конечно же, из-за запуска Isturisa в контексте, о котором мы все знаем.Дополнительные инвестиции от 5 до 6 млн евро для более раннего, чем ожидалось, запуска Isturisa.
Большое спасибо, Луиджи. Итак, что касается — если вы обратитесь к слайду 13, пожалуйста. Итак, что касается годового прогноза на 2020 год. Таким образом, несмотря на уровень неопределенности со стороны окружающей среды, в которой мы работаем, из-за кризиса COVID-19, мы хотели бы предоставить вам этот прогноз на год.Учитывая ситуацию, мы ожидаем, что чистая выручка будет немного ниже нашего первоначального прогноза из-за валютных ветров — встречных ветров, в частности, в Турции и России, и, очевидно, влияния блокировки COVID-19 на спрос во 2 и 3 кварталах. Цели Signifor и Isturisa не изменились на уровне около 70 миллионов евро, несмотря на небольшую задержку с переносом MA в ЕС для Signifor, что подразумевает только регистрацию чистой маржи, а не полные продажи на несколько месяцев больше, чем мы изначально ожидали в наших целях. И, конечно же, из-за запуска Isturisa в контексте, о котором мы все знаем.Дополнительные инвестиции от 5 до 6 млн евро для более раннего, чем ожидалось, запуска Isturisa. Кроме того, позвольте мне напомнить вам, что этот запуск также повлек за собой дополнительные амортизационные отчисления в размере 3 млн евро. Улучшение рентабельности EBITDA, за исключением разовых затрат, связанных с COVID-19, в основном идет по плану. Как я уже сказал, в основном это были пожертвования. Поэтому мы ожидаем, что EBITDA и скорректированная чистая прибыль будут близки к нижнему пределу диапазона, объявленного в феврале. Это подводит меня к концу презентации, и на этом месте я бы сказал — я передам слово Марианне.————————————————— —————————— Марианна Тачке, Recordati Industria Chimica e Farmaceutica SpA, директор по связям с общественностью и корпоративным коммуникациям [6] — ————————————————— —————————— Да. Спасибо, Андреа. Оператор, не могли бы вы открыть период вопросов и ответов? ================================================== ============================== Вопросы и ответы —————— ————————————————— ————- Оператор [1] ——————————— ———————————————— (Инструкция оператора ) Первый вопрос от Мартино Де Амброджи из Equita.
Кроме того, позвольте мне напомнить вам, что этот запуск также повлек за собой дополнительные амортизационные отчисления в размере 3 млн евро. Улучшение рентабельности EBITDA, за исключением разовых затрат, связанных с COVID-19, в основном идет по плану. Как я уже сказал, в основном это были пожертвования. Поэтому мы ожидаем, что EBITDA и скорректированная чистая прибыль будут близки к нижнему пределу диапазона, объявленного в феврале. Это подводит меня к концу презентации, и на этом месте я бы сказал — я передам слово Марианне.————————————————— —————————— Марианна Тачке, Recordati Industria Chimica e Farmaceutica SpA, директор по связям с общественностью и корпоративным коммуникациям [6] — ————————————————— —————————— Да. Спасибо, Андреа. Оператор, не могли бы вы открыть период вопросов и ответов? ================================================== ============================== Вопросы и ответы —————— ————————————————— ————- Оператор [1] ——————————— ———————————————— (Инструкция оператора ) Первый вопрос от Мартино Де Амброджи из Equita. ————————————————— —————————— Мартино де Амброджи, Equita SIM SpA, исследовательский отдел — аналитик [2] —— ————————————————— ————————- Первый вопрос касается слияний и поглощений, которые, я полагаю, полностью заморожены. Но мне было интересно, что вы чувствуете по поводу потенциальных новых возможностей, которые могут возникнуть в первую очередь в такой совершенно новой среде. Во-вторых, вы придерживаетесь своих рекомендаций на 2021 год, которые должны были включать дополнительные приобретения, или это становится все труднее и труднее.И все же в 2021 году, на всякий случай, скорректированный прогноз чистой прибыли должен быть на 50 миллионов евро выше нескорректированной чистой прибыли в 400 миллионов евро? ————————————————— —————————— Андреа Рекордати, Recordati Industria Chimica e Farmaceutica SpA — генеральный директор и директор [3] —- ————————————————— ————————— Ладно.
————————————————— —————————— Мартино де Амброджи, Equita SIM SpA, исследовательский отдел — аналитик [2] —— ————————————————— ————————- Первый вопрос касается слияний и поглощений, которые, я полагаю, полностью заморожены. Но мне было интересно, что вы чувствуете по поводу потенциальных новых возможностей, которые могут возникнуть в первую очередь в такой совершенно новой среде. Во-вторых, вы придерживаетесь своих рекомендаций на 2021 год, которые должны были включать дополнительные приобретения, или это становится все труднее и труднее.И все же в 2021 году, на всякий случай, скорректированный прогноз чистой прибыли должен быть на 50 миллионов евро выше нескорректированной чистой прибыли в 400 миллионов евро? ————————————————— —————————— Андреа Рекордати, Recordati Industria Chimica e Farmaceutica SpA — генеральный директор и директор [3] —- ————————————————— ————————— Ладно. Позвольте мне просто ответить на первый вопрос, а я позволю Луиджи ответить на второй вопрос. Что касается замораживания слияний и поглощений, мы фактически не видим этого замораживания слияний и поглощений.У нас на столе множество досье, которые продолжают развиваться. И, как вы знаете, и мы считаем, что это досье может развиваться даже в том контексте, в котором мы работаем в данный момент. Мы действительно не понимаем, почему это должно замедляться или замораживаться в настоящее время. Так что это все еще и всегда будет неотъемлемой частью нашей стратегии на будущее, и мы будем действовать в этом направлении, очевидно, также с учетом цели 2021 года. Ладно. Так что, может быть, Луиджи, ты сможешь ответить на второй вопрос относительно руководства 21 года? ————————————————— —————————— Луиджи Феличе Ла Корте, Recordati Industria Chimica e Farmaceutica S.П.А. — Финансовый директор группы [4] ——————————————— ———————————— Да.
Позвольте мне просто ответить на первый вопрос, а я позволю Луиджи ответить на второй вопрос. Что касается замораживания слияний и поглощений, мы фактически не видим этого замораживания слияний и поглощений.У нас на столе множество досье, которые продолжают развиваться. И, как вы знаете, и мы считаем, что это досье может развиваться даже в том контексте, в котором мы работаем в данный момент. Мы действительно не понимаем, почему это должно замедляться или замораживаться в настоящее время. Так что это все еще и всегда будет неотъемлемой частью нашей стратегии на будущее, и мы будем действовать в этом направлении, очевидно, также с учетом цели 2021 года. Ладно. Так что, может быть, Луиджи, ты сможешь ответить на второй вопрос относительно руководства 21 года? ————————————————— —————————— Луиджи Феличе Ла Корте, Recordati Industria Chimica e Farmaceutica S.П.А. — Финансовый директор группы [4] ——————————————— ———————————— Да. Итак, мы ясно — мы не предоставляем на данный момент подробное обновление рекомендаций на 2021 год. Так что тот, который мы предоставили и который мы повторили в начале года, все еще в силе. И да, я думаю, что приблизительная, приблизительная оценка, которую вы привели с точки зрения корректировки на 2021 год для перехода от целевого показателя чистой прибыли к скорректированной чистой прибыли, верна. ————————————————— —————————— Мартино Де Амброджи, Equita SIM S.PA, Исследовательский отдел — Аналитик [5] —————————————— ————————————— Ладно. И, если можно, повторю о продажах за текущий год, но поскольку вы упомянули отрицательный эффект ForEx для Турции и России, просто величину этого эффекта. И если вы подтвердите, Urorec минус 40 миллионов евро и Livazo минус 7 миллионов евро за текущий год из-за истечения срока действия патента. ————————————————— —————————— Луиджи Феличе Ла Корте, Recordati Industria Chimica e Farmaceutica S.
Итак, мы ясно — мы не предоставляем на данный момент подробное обновление рекомендаций на 2021 год. Так что тот, который мы предоставили и который мы повторили в начале года, все еще в силе. И да, я думаю, что приблизительная, приблизительная оценка, которую вы привели с точки зрения корректировки на 2021 год для перехода от целевого показателя чистой прибыли к скорректированной чистой прибыли, верна. ————————————————— —————————— Мартино Де Амброджи, Equita SIM S.PA, Исследовательский отдел — Аналитик [5] —————————————— ————————————— Ладно. И, если можно, повторю о продажах за текущий год, но поскольку вы упомянули отрицательный эффект ForEx для Турции и России, просто величину этого эффекта. И если вы подтвердите, Urorec минус 40 миллионов евро и Livazo минус 7 миллионов евро за текущий год из-за истечения срока действия патента. ————————————————— —————————— Луиджи Феличе Ла Корте, Recordati Industria Chimica e Farmaceutica S. ————————————————— —————————— Джо Уолтон, Crédit Suisse AG, Исследовательский отдел — доктор медицины [8] —— ————————————————— ———————— Не могли бы вы рассказать нам немного больше об Isturisa и Signifor. Только для начала вы сообщили нам, что объем продаж IQVIA составляет 17,4 миллиона евро. Можем ли мы просто проверить, что именно вы забронировали, чтобы получить некоторое представление о том, насколько вырастет, когда вы возьмете на себя полную ответственность за продукт? Возможно, вы могли бы рассказать нам немного о U.С. и европейский раскол за Сигнифор? И теперь, когда вы собираетесь запускать в Европе и США, просто хотите проверить свои первоначальные рекомендации на 70 миллионов евро, исключая запуск любого сайта в США. Теперь вы настраиваете свою цель? Или мы все еще должны предполагать, что это исключает США? Расскажите немного о ценах? Теперь, когда у вас есть одобрение в Европе, вы, вероятно, смогли обсудить цены перед запуском.
————————————————— —————————— Джо Уолтон, Crédit Suisse AG, Исследовательский отдел — доктор медицины [8] —— ————————————————— ———————— Не могли бы вы рассказать нам немного больше об Isturisa и Signifor. Только для начала вы сообщили нам, что объем продаж IQVIA составляет 17,4 миллиона евро. Можем ли мы просто проверить, что именно вы забронировали, чтобы получить некоторое представление о том, насколько вырастет, когда вы возьмете на себя полную ответственность за продукт? Возможно, вы могли бы рассказать нам немного о U.С. и европейский раскол за Сигнифор? И теперь, когда вы собираетесь запускать в Европе и США, просто хотите проверить свои первоначальные рекомендации на 70 миллионов евро, исключая запуск любого сайта в США. Теперь вы настраиваете свою цель? Или мы все еще должны предполагать, что это исключает США? Расскажите немного о ценах? Теперь, когда у вас есть одобрение в Европе, вы, вероятно, смогли обсудить цены перед запуском. И, возможно, вы могли бы сказать нам, где, по вашему мнению, это трясется? Что касается эффекта COVID, вы говорили о специальности и первичной медико-санитарной помощи.Вы не упомянули OTC. Для большинства компаний внебиржевой рынок был сферой значительных запасов. Это не проблема для вас? ————————————————— —————————— Луиджи Феличе Ла Корте, Recordati Industria Chimica e Farmaceutica SpA — финансовый директор группы [9] — ————————————————— ————————— Ладно. Спасибо, Джо. Там много вопросов. Думаю, я их все заметил. Я попробую. Итак, с точки зрения Signifor и Isturisa и ясности, прежде всего, для ясности, как отмечено на слайде, это не продажи IQVIA.Это продажи за 2019 год, о которых Novartis сообщила нам, как проданные на рынок. А на 2020 год это совокупная сумма чистой выручки в размере 14,7 млн евро, которую мы регистрируем, которая относится к периоду до передачи разрешения на продажу чистой прибыли, а затем после передачи разрешения на продажу, что, очевидно, уже произошло в США своего рода валовой, чистый объем продаж, как и остальная часть их портфеля.
И, возможно, вы могли бы сказать нам, где, по вашему мнению, это трясется? Что касается эффекта COVID, вы говорили о специальности и первичной медико-санитарной помощи.Вы не упомянули OTC. Для большинства компаний внебиржевой рынок был сферой значительных запасов. Это не проблема для вас? ————————————————— —————————— Луиджи Феличе Ла Корте, Recordati Industria Chimica e Farmaceutica SpA — финансовый директор группы [9] — ————————————————— ————————— Ладно. Спасибо, Джо. Там много вопросов. Думаю, я их все заметил. Я попробую. Итак, с точки зрения Signifor и Isturisa и ясности, прежде всего, для ясности, как отмечено на слайде, это не продажи IQVIA.Это продажи за 2019 год, о которых Novartis сообщила нам, как проданные на рынок. А на 2020 год это совокупная сумма чистой выручки в размере 14,7 млн евро, которую мы регистрируем, которая относится к периоду до передачи разрешения на продажу чистой прибыли, а затем после передачи разрешения на продажу, что, очевидно, уже произошло в США своего рода валовой, чистый объем продаж, как и остальная часть их портфеля. Итак, мы попытались как бы помочь в чтении — нашей оценки рыночной эффективности.Мы собрали наши показатели выручки, чтобы они были сопоставимы с показателями чистых продаж, которые были бы зарегистрированы Novartis в прошлом году. Так что это номер один. Я думаю, номер два, я думаю, вы искали раскола между США и Европой. Раньше мы этого не делали, кроме как заявили, что более 50% продаж Signifor осуществляется за пределами США, и я думаю, что мы пока оставим это. В прогнозе на 70 миллионов евро для продукта есть 2 эффекта, которые компенсируют друг друга.Итак, с одной стороны, мы сделали оценку и заложили в прогноз начальные продажи Isturisa в США на год. Однако у нас также есть небольшая задержка в 1-2 месяца в сроках передачи разрешения на продажу Isturisa — извините, Signifor в Европейском Союзе. И снова, как уже было объяснено, до того, как состоится авторизация рынка, мы регистрируем только чистую прибыль. Так что есть скидка на полную сумму. Вот почему мы придерживаемся — пока что предоставленного нами руководства, которое, очевидно, также отражает тот факт, что мы будем запускать Isturisa в несколько беспрецедентных условиях, в которых, как мы думаем, мы внедрили разместите все необходимое, чтобы максимально использовать возможности.
Итак, мы попытались как бы помочь в чтении — нашей оценки рыночной эффективности.Мы собрали наши показатели выручки, чтобы они были сопоставимы с показателями чистых продаж, которые были бы зарегистрированы Novartis в прошлом году. Так что это номер один. Я думаю, номер два, я думаю, вы искали раскола между США и Европой. Раньше мы этого не делали, кроме как заявили, что более 50% продаж Signifor осуществляется за пределами США, и я думаю, что мы пока оставим это. В прогнозе на 70 миллионов евро для продукта есть 2 эффекта, которые компенсируют друг друга.Итак, с одной стороны, мы сделали оценку и заложили в прогноз начальные продажи Isturisa в США на год. Однако у нас также есть небольшая задержка в 1-2 месяца в сроках передачи разрешения на продажу Isturisa — извините, Signifor в Европейском Союзе. И снова, как уже было объяснено, до того, как состоится авторизация рынка, мы регистрируем только чистую прибыль. Так что есть скидка на полную сумму. Вот почему мы придерживаемся — пока что предоставленного нами руководства, которое, очевидно, также отражает тот факт, что мы будем запускать Isturisa в несколько беспрецедентных условиях, в которых, как мы думаем, мы внедрили разместите все необходимое, чтобы максимально использовать возможности. Но очевидно, что уровень точности, который мы можем предоставить в прогнозе, я уверен, что вы цените, снижается. Что касается ценообразования, мы не будем давать подробных комментариев по ценообразованию. Я думаю, что у Истурисы очень убедительный клинический профиль, и будьте уверены, она также будет иметь убедительное ценностное предложение. И мы не будем комментировать больше того, что находится на стадии запуска. И я надеюсь, что отвечая на последний вопрос о COVID, да, вы абсолютно правы. Когда я комментирую специальность и первичную медико-санитарную помощь, это, очевидно, также включает в себя портфель безрецептурных препаратов.Как вы, возможно, помните, всякий раз, когда мы сообщаем наши цифры, ОТК является частью специализированной и первичной помощи. И да, внебиржевой рынок также пострадал от складских запасов и во втором квартале будет затронут сокращением запасов и, как мы ожидаем, временным снижением спроса. Надеюсь, я ответил на все вопросы. ————————————————— —————————— Оператор [10] —————- ————————————————— ————— Следующий вопрос от KC Арикатла из Goldman Sachs.
Но очевидно, что уровень точности, который мы можем предоставить в прогнозе, я уверен, что вы цените, снижается. Что касается ценообразования, мы не будем давать подробных комментариев по ценообразованию. Я думаю, что у Истурисы очень убедительный клинический профиль, и будьте уверены, она также будет иметь убедительное ценностное предложение. И мы не будем комментировать больше того, что находится на стадии запуска. И я надеюсь, что отвечая на последний вопрос о COVID, да, вы абсолютно правы. Когда я комментирую специальность и первичную медико-санитарную помощь, это, очевидно, также включает в себя портфель безрецептурных препаратов.Как вы, возможно, помните, всякий раз, когда мы сообщаем наши цифры, ОТК является частью специализированной и первичной помощи. И да, внебиржевой рынок также пострадал от складских запасов и во втором квартале будет затронут сокращением запасов и, как мы ожидаем, временным снижением спроса. Надеюсь, я ответил на все вопросы. ————————————————— —————————— Оператор [10] —————- ————————————————— ————— Следующий вопрос от KC Арикатла из Goldman Sachs. ————————————————— —————————— Кришна Чайтанья Арикатла, Goldman Sachs Group Inc., Исследовательский отдел — аналитик-исследователь [11] — ————————————————— —————————- У меня 2. Первый на ПАНГЕМАТИН. Могу ли я подтвердить, что продажи продукции в США снизились на низкий однозначный процент? И если это правда, не могли бы вы дать нам представление о том, был ли это продукт роста в последние несколько кварталов? Значит, он опустился на однозначную цифру после значительного роста за последние несколько кварталов? И кроме того, это все зависит от валюты? Или вы видите здесь какое-либо первоначальное влияние недавно выпущенного продукта конкурента? Это мой первый.Второй вопрос: несколько испанских фармацевтических компаний говорили о потенциальном снижении цен, предлагаемом правительством на рецептурные продукты в стране. Можете ли вы дать нам представление о том, насколько велики продажи ваших рецептов в Испании? И хотелось бы услышать любые мысли, которые могут у вас возникнуть по поводу этих потенциальных ценовых реформ.
————————————————— —————————— Кришна Чайтанья Арикатла, Goldman Sachs Group Inc., Исследовательский отдел — аналитик-исследователь [11] — ————————————————— —————————- У меня 2. Первый на ПАНГЕМАТИН. Могу ли я подтвердить, что продажи продукции в США снизились на низкий однозначный процент? И если это правда, не могли бы вы дать нам представление о том, был ли это продукт роста в последние несколько кварталов? Значит, он опустился на однозначную цифру после значительного роста за последние несколько кварталов? И кроме того, это все зависит от валюты? Или вы видите здесь какое-либо первоначальное влияние недавно выпущенного продукта конкурента? Это мой первый.Второй вопрос: несколько испанских фармацевтических компаний говорили о потенциальном снижении цен, предлагаемом правительством на рецептурные продукты в стране. Можете ли вы дать нам представление о том, насколько велики продажи ваших рецептов в Испании? И хотелось бы услышать любые мысли, которые могут у вас возникнуть по поводу этих потенциальных ценовых реформ. ————————————————— —————————— Луиджи Феличе Ла Корте, Recordati Industria Chimica e Farmaceutica SpA — финансовый директор группы [12] — ————————————————— ————————— KC, мне очень жаль.Я думаю, что, возможно, это была линия, но мы не уверены, что уловили продукт. Думаю, ваш первый вопрос был о ПАНГЕМАТИНЕ. Это верно? ————————————————— —————————— Кришна Чайтанья Арикатла, Goldman Sachs Group Inc., исследовательский отдел — аналитик-исследователь [13] — ————————————————— —————————- Да, ПАНГЕМАТИН исторический рост. И вы видите какое-то влияние от GIVLAARI? ————————————————— —————————— Луиджи Феличе Ла Корте, Recordati Industria Chimica e Farmaceutica S.П.А. — Финансовый директор группы [14] ——————————————— ———————————— Да. Итак, краткий ответ заключается в том, что влияние на данный момент соответствует нашим ожиданиям. Думаю, в конце года мы отметили, что эрозия со временем произойдет. Это будет скорее эффект 2021 года, чем эффект 2020 года. И я думаю, что я упоминал во время своей презентации, что мы наблюдаем своего рода однозначное снижение в первом квартале на PANHEMATIN, что, честно говоря, является частью GIVLAARI, частью просто общего воздействия, когда пациентам необходимо обращаться в инфузионные центры и, очевидно, не смогли сделать это при определенных обстоятельствах из-за кризиса.Да. И я думаю, что ваш второй вопрос касался Испании и уровня продаж по рецептам, я не уверен. ————————————————— —————————— Марианна Тачке, Recordati Industria Chimica e Farmaceutica SpA, директор по связям с общественностью и корпоративным коммуникациям [15] — ————————————————— —————————— О снижении цен. ————————————————— —————————— Луиджи Феличе Ла Корте, Recordati Industria Chimica e Farmaceutica S.П.А. — Финансовый директор группы [16] ——————————————— ———————————— Сожалею? ————————————————— —————————— Марианна Тачке, Recordati Industria Chimica e Farmaceutica SpA, директор по связям с общественностью и корпоративным коммуникациям [17] — ————————————————— —————————— О снижении цен, видимо, объявило какое-то правительство. ————————————————— —————————— Луиджи Феличе Ла Корте, Recordati Industria Chimica e Farmaceutica S.П.А. — Финансовый директор группы [18] ——————————————— ———————————— Если честно, мы не видели такого снижения цен, как являясь своего рода основным фактором в Испании в этом квартале. Продажи рецептурных лекарств в Испании составляют чуть более 80% от общего объема продаж. ————————————————— —————————— Оператор [19] —————- ————————————————— ————— Следующий вопрос от Джеймса Вейн-Темпеста из Jefferies.————————————————— —————————— Джеймс Александр Стюарт Вейн-Темпест, Jefferies LLC, Исследовательский отдел — старший аналитик по акциям [20] — ————————————————— —————————— У меня есть пара наставников, а затем я пара по делам, если можно. Так что просто в качестве руководства, просто для ясности, по крайней мере, с точки зрения рассмотрения альтернативных показателей производительности, так что спасибо за это. Будете ли вы давать рекомендации по этому показателю в будущем? Будет ли это предпочтительный показатель с указанием? Или это просто учитывая период, когда мы говорим о единовременных расходах, как мы должны думать об этом? И тогда на каком количестве мы должны сосредоточиться в этом году? И второй вопрос, связанный с руководством.R&D, я имею в виду, что вы все равно отметили, что мы должны увидеть рост, поскольку вы инвестируете в свой портфель. Но попытка взглянуть на то, что вы поставили в верхней строке запаса, кажется, как будто вы работаете на базовом уровне около 8,5% дохода. Так что мне просто интересно, подходящее ли это место для работы. А потом просто вопросы по бизнесу. Вы дали нам представление об общем влиянии COVID на бизнес в этом году, но не могли бы вы дать нам представление о трех ведущих странах Европы? Как это повлияло на различные части бизнеса и как вы отреагировали? И, наконец, о M&A.Я знаю, Андреа, вы коснулись этого ранее в разделе вопросов и ответов. Но просто любопытно, можете ли вы подробнее рассказать о среде слияний и поглощений и некоторых обсуждениях, которые сейчас происходят, в каких областях мы могли бы потенциально увидеть, как компания пойдет дальше? ————————————————— —————————— Андреа Рекордати, Recordati Industria Chimica e Farmaceutica SpA — генеральный директор и директор [21] —- ————————————————— ————————— Я начну с ответа на последний.То есть, я не могу дать вам такую информацию. Очевидно, что слияния и поглощения — очень деликатная тема. И, как мы уже сказали, у нас есть много досье, которые мы ищем, как в SPC, так и в отношении редких заболеваний, хорошо? Мы смотрим на портфели продаваемых продуктов, а также смотрим на возможности лицензирования продуктов на поздних стадиях разработки. И это действительно тот цвет, который я могу дать вам вокруг этого, по очевидным причинам конкуренции, Джеймс. Надеюсь, вы это оцените. Но, как я уже сказал, есть много движения.Есть много возможностей. Таким образом, мы вполне уверены, что сможем продолжить и развить нашу стратегию M&A [по мере продвижения] даже в этом контексте, в котором мы работаем. ————— ————————————————— —————- Луиджи Феличе Ла Корте, Recordati Industria Chimica e Farmaceutica SpA, финансовый директор группы [22] —————— ————————————————— ————- И я думаю, Джеймс, возвращаясь к вашему первому вопросу относительно руководства.Как вы сказали, в первую очередь, чтобы внести ясность, как мы уже сказали, мы продолжим составлять отчетность на основе своего рода полной отчетности по МСФО и, следовательно, обеспечивать наглядность не только на основе скорректированной чистой прибыли, но и чистой прибыли. также. Что касается ориентации на руководство, я думаю, как я уже сказал, особенно учитывая, что мы не можем сомневаться в том, какие приобретения мы сделаем, и будут ли они иметь ценность, приписываемую доброй воле, как вы знаете, не амортизируется по сравнению с нематериальными активами. Таким образом, мы считаем, что с точки зрения предоставления рекомендаций, основное внимание следует уделять выручке, EBITDA и скорректированной чистой прибыли, но, опять же, как мы это сделали сейчас, мы предоставим мост, чтобы вы могли согласовать.А что касается разовых предметов, как я сказал в своей презентации, цель здесь примерно на 2020 год состоит в том, чтобы просто изолировать действительно пожертвования и любые действительно исключительные единовременные расходы, связанные с COVID. На 2019 год таких затрат не было. Была — и я думаю, что мы четко подчеркнули это в конце прошлого года, — единовременная выгода, относящаяся к предыдущим годам патентной коробки в размере 27 миллионов евро в четвертом квартале. Так что да, в центре внимания прогнозов, скорее всего, будут выручка, EBITDA и скорректированная чистая прибыль в будущем, что, по нашему мнению, ставит нас примерно на один уровень со многими в нашем секторе.————————————————— —————————— Оператор [23] —————- ————————————————— ————— Следующий вопрос от Криса Райана из Bank of America. Следующий вопрос — это продолжение Джо Уолтон из Crédit Suisse. ————————————————— —————————— Джо Уолтон, Crédit Suisse AG, Исследовательский отдел — доктор медицины [24] —— ————————————————— ———————— Я не думаю, что вы действительно ответили на последний вопрос о НИОКР.Если исключить амортизацию, 8,5% этих продаж явно очень мало по стандартам вашей группы аналогов. Интересно, не могли бы вы немного рассказать о том, как вы видите это развитие. И если мы снова посмотрим на 2021 год и, возможно, позже, меня интересует ваше мнение о том, как правительства собираются реагировать на дополнительный долг, который они берут на борт? Традиционно мы хотели бы, чтобы наши фармацевтические препараты были в значительной степени бесплатными в точках доставки, а правительства очень щедры, но ожидаете ли вы роста ценового давления, поскольку за всю ситуацию с COVID придется платить? И если да, то есть ли какие-нибудь страны, в которых вы бы указали на потенциальный ценовой риск для вас? Могу я также узнать номер продажи Reagila? Я думаю, вы могли дать это, а я, возможно, пропустил.————————————————— —————————— Луиджи Феличе Ла Корте, Recordati Industria Chimica e Farmaceutica SpA — финансовый директор группы [25] — ————————————————— ————————— Ладно. Да. Итак, я думаю, что в отношении НИОКР, Джо, если что-то, честно говоря, НИОКР, я не думаю, что есть какие-то серьезные изменения с точки зрения показателей амортизации, которые мы всегда комментировали. Во всяком случае, за последние несколько лет объем НИОКР увеличился, как в результате увеличения амортизации, так и в результате новых исследований.В частности, в будущем мы увидим рост, обусловленный расходами, которые идут на поддержку текущих испытаний Signifor и Isturisa. Тот факт, что он ниже, чем у других компаний в этом секторе, да, это другой вид, если хотите, портфель продуктов и подход. Я думаю, что группа всегда последовательно рассматривала BD как неотъемлемую часть своей стратегии и, если хотите, как дополнение к внутренним исследованиям, которые и проводятся. ————————————————— —————————— Андреа Рекордати, Recordati Industria Chimica e Farmaceutica S.П.А. — Генеральный директор и директор [26] ——————————————- ————————————- Еще это зависит от того, на каком этапе сложных испытаний мы переносятся. Так что в будущем могут быть колебания, но, да, вы не увидите, что наша линия НИОКР упадет до 15% чистой выручки. Я имею в виду, что это не то, чего мы ожидаем и предполагаем в будущем. ————————————————— —————————— Луиджи Феличе Ла Корте, Recordati Industria Chimica e Farmaceutica S.П.А. — Финансовый директор группы [27] ——————————————— ———————————— Я думаю, что этот процент, я думаю, действительно соответствует руководство, которое было предоставлено в рамках 3-летнего плана. И я думаю, у вас возник вопрос о ценовом давлении. ————————————————— —————————— Андреа Рекордати, Recordati Industria Chimica e Farmaceutica SpA — генеральный директор и директор [28] —- ————————————————— ————————— Ценовое давление связано, Джо, с текущим кризисом и другими работами с правительством, чтобы смягчить эту крайность. затраты, которые мы заносим на баланс, придут к нам как к отрасли, чтобы частично вернуть некоторую экономию.Честно говоря, это очень неопределенное время. На этот счет очень сложно дать какой-либо ответ. Мы явно следим за ситуацией. На данный момент у нас нет ответа на этот вопрос. Это всегда возможно, но мы не видели каких-либо движений как таковых, которые напрямую связаны с кризисом COVID-19. ————————————————— —————————— Луиджи Феличе Ла Корте, Recordati Industria Chimica e Farmaceutica SpA — финансовый директор группы [29] — ————————————————— ————————— Извините, я только что понял, что пропустил один из вопросов Джеймса из Jefferies, который как бы распаковывал скорость роста.Теперь, чтобы внести ясность, при общем росте на 12% мы сказали, что 20 миллионов евро из них — действительно исключительные запасы. Теперь 14,7 миллиона евро вносит Signifor. Если бы я должен был вычесть как вид, если хотите, новый доход от Signifor, так и влияние запасов, мы должны были бы посмотреть на цифру, которая ближе к 3%, что соответствует — фактически, это очень много в соответствии с нашими ожиданиями в отношении начала года, еще раз, года, когда мы знаем, что потеряем эксклюзивность как силодозина, так и питавастатина, и столкнемся с появлением нового конкурента PANHEMATIN в США.С. Так что извиняюсь за это. И, пожалуйста, если вы собираетесь задать несколько вопросов, просто двигайтесь немного медленно, потому что иногда бывает сложно просто отметить их все. Спасибо. ————————————————— —————————— Марианна Тачке, Recordati Industria Chimica e Farmaceutica SpA — директор по связям с общественностью и корпоративным коммуникациям [30] — ————————————————— —————————— Джо хотел узнать о продажах Reagila.————————————————— —————————— Луиджи Феличе Ла Корте, Recordati Industria Chimica e Farmaceutica SpA — финансовый директор группы [31] — ————————————————— ————————— Да. Извини, Джо. Продажи Reagila составили немногим более 3 миллионов евро и увеличились на 60% по сравнению с первым кварталом прошлого года. Надеюсь, мы пока не упустили ни одного вопроса от кого-либо. Оператор? ————————————————— —————————— Оператор [32] —————- ————————————————— ————— Следующий вопрос от Криса Райана из Bank of America.————————————————— —————————— Кристофер Энтони Райан, BofA Merrill Lynch, Исследовательский отдел — аналитик [33] —— ————————————————— ————————- Извините, на мои вопросы ответили. ————————————————— —————————— Оператор [34] —————- ————————————————— ————— Итак, следующий вопрос — продолжение Джеймса Вэйна-Темпеста из Jefferies.————————————————— —————————— Джеймс Александр Стюарт Вейн-Темпест, Jefferies LLC, Исследовательский отдел — старший аналитик по акциям [35] — ————————————————— —————————— И чтобы уточнить свой предыдущий вопрос, я смотрел на него больше с точки зрения НИОКР. как доля дохода и любопытно, каковы основные расходы. Неужели 8,5% действительно соответствуют базовой годовой ставке? И затем просто для моего … еще одного из моих предыдущих вопросов, просто любопытно, каково влияние с точки зрения трех ведущих стран Европы, как бизнес адаптировался к проблемам COVID и какие процессы вы, возможно, участвуете в место? Просто немного цвета с точки зрения трех ведущих стран за пределами Италии было бы действительно очень полезно для хорошего понимания бизнеса.————————————————— —————————— Андреа Рекордати, Recordati Industria Chimica e Farmaceutica SpA — генеральный директор и директор [36] —- ————————————————— ————————— Мне жаль. Правильно. Думаю, мы пропустили вторую часть — второй вопрос. Что касается НИОКР, производительности, я думаю, вы можете прогнозировать около 10% на весь год. ————————————————— —————————— Марианна Тачке, Recordati Industria Chimica e Farmaceutica S.П.А. — Директор по IR и корпоративным коммуникациям [37] —————————————- —————————————- А какой базовый без амортизации? ————————————————— —————————— Андреа Рекордати, Recordati Industria Chimica e Farmaceutica SpA — генеральный директор и директор [38] —- ————————————————— ————————— Основание без амортизации? ————————————————— —————————— Луиджи Феличе Ла Корте, Recordati Industria Chimica e Farmaceutica S.П.А. — Финансовый директор группы [39] ——————————————— ———————————— Да, примерно 50%. Я имею в виду, никаких изменений по сравнению с тем, что мы видели в первом квартале. ————————————————— —————————— Джеймс Александр Стюарт Вейн-Темпест, Jefferies LLC, Исследовательский отдел — старший аналитик по акциям [40] — ————————————————— —————————— Ладно. И просто чтобы прояснить мой второй вопрос. Вы оказали влияние на общее — вы оказали влияние на бизнес от COVID в целом.Но не могли бы вы рассказать нам, как это произошло в некоторых странах, в которых вы работали? ————————————————— —————————— Луиджи Феличе Ла Корте, Recordati Industria Chimica e Farmaceutica SpA — финансовый директор группы [41] — ————————————————— ————————— Джеймс, это сложно, потому что это было действительно сложно для каждого рынка с точки зрения продуктов, начиная с — — каждый рынок отличался от типа мер, которые были приняты — которые были приняты.Другое дело — логистические конструкции, которые были доставлены полностью. И опять же, это не точная наука с точки зрения оценки воздействия дополнительных запасов. Очевидно, мы делали это для каждой страны с командой. По нашей оценке, 20 миллионов евро. И в некоторых случаях мы видели, как я уже сказал, возможно, метопролол, безусловно, был в некоторой степени затронут, когда участники рынка были слегка обеспокоены тем, что непатентованные варианты, которые были закуплены из Китая, будут недоступны с точки зрения доступности.Очень сложно дать вам короткий ответ. Нам действительно придется выходить на рынок за рынком. Единственное, что, на мой взгляд, выделялось, — это, очевидно, как я уже сказал, в Италии мы видели, что это произошло в феврале, а расслабились в марте. И мы увидим это сейчас в следующем месяце, но мы видели, что большая часть этого уже полностью изменилась в апреле и продолжится в мае. Так что я уверен, что к тому времени, когда мы дойдем до второго квартала, у нас должна быть более четкая картина, если хотите, с точки зрения основных продаж. Конечно, ни мы, ни я думаю, что кто-либо прямо сейчас не можем предсказать, будут ли вторые волны блокировки на каком-либо из рынков, которые мы явно не встроили в свое мышление в настоящий момент.Ожидается, что постепенно в течение 2-го и 3-го кварталов все начнет возвращаться к новому нормальному состоянию. ————————————————— —————————— Андреа Рекордати, Recordati Industria Chimica e Farmaceutica SpA — генеральный директор и директор [42] —- ————————————————— ————————— Я говорю, что в конце второго квартала, когда мы объявим наши результаты за второй квартал, результаты за первые 6 месяцев, я думаю у нас будет больше возможностей, чтобы дать вам более четкое представление о перспективах на оставшуюся часть года, хорошо? ————————————————— —————————— Оператор [43] —————- ————————————————— ————— (Инструкции для оператора) Есть продолжение от Джо Уолтона из Crédit Suisse.————————————————— —————————— Джо Уолтон, Crédit Suisse AG, Исследовательский отдел — доктор медицины [44] —— ————————————————— ———————— Интересно, не могли бы вы рассказать нам немного больше о своих планах по запуску в такое тяжелое для Isturisa время. Это так — и чувствуете ли вы, что у вас есть все необходимые цифровые инструменты. Ряд компаний сообщили нам, что они откладывают свои запуски, или, конечно, это не кажется странным, но запуск совершенно нового продукта кажется амбициозным.Это потому, что вы чувствуете, что у вас уже есть хорошие отношения с врачами, потому что вы знаете их, потому что они продают — они уже связаны с Сигнифором, так что вы можете поговорить с ними? Просто дайте нам немного — немного больше понимания ваших планов относительно запуска, пожалуйста. ————————————————— —————————— Андреа Рекордати, Recordati Industria Chimica e Farmaceutica SpA — генеральный директор и директор [45] —- ————————————————— ————————— Джо, я думаю, ты ответил на свой вопрос.Очевидно, у нас есть хорошие отношения с врачами, потому что они, очевидно, уже используют, и эндокринологами, в частности, поскольку они уже используют Signifor. Итак, мы нацелены на сегментацию врачей. Как вы знаете, мы уже начали продвигать Signifor для них в США. И организация, которую мы создали специально для запуска специального бизнес-подразделения Signifor, бизнес-подразделения эндокринологии в США для обслуживания этого портфеля продуктов, уже требует Signifor и, очевидно, проводит предпродажные мероприятия для Isturisa.Isturisa — это продукт, который, так сказать, долгожданный целевой аудиторией — эндокринологами. Так что это определенно должно нам помочь, хотя очевидно, что личное общение по определению ограничено, а в большинстве случаев почти невозможно. Мы, очевидно, инвестировали в цифровые инструменты, чтобы компенсировать этот недостаток личного человеческого взаимодействия, которое — и это происходит как на уровне США, так и на уровне Европы. Но да, я имею в виду, поэтому я думаю, что вы частично ответили на свой вопрос.Надеюсь, вы знаете, что добавил немного больше. Но допустим, что мы уверены, что должны запускать. Я имею в виду, мы не думаем — мы думаем, что было бы, скажем так, неэтично не запускать продукт из-за этого кризиса. Это серьезное заболевание, понятно? И этот продукт имеет чрезвычайно интересный профиль, профиль эффективности и безопасности. Как я уже сказал, врачи и пациенты с нетерпением ждут этого. И поэтому я думаю, что было бы совершенно неэтично не запускать его только из-за запуска, скажем, контекст не идеален с точки зрения продвижения.Но, как я уже сказал, это будет компенсировано тем фактом, что врачи с нетерпением ждут этого запаса, а также тем фактом, что мы точно знаем, кто такие врачи и цели, которых нам нужно посетить, и подробно рассказать, и продвигать, чтобы действительно наши клиенты в основном для Signifor. Так что мы вполне, скажем так, уверены, что сможем выполнить ожидания, даже в этой сложной и сложной ситуации. ————————————————— —————————— Джо Уолтон, Crédit Suisse AG, Исследовательский отдел — доктор медицины [46] —— ————————————————— ———————— И могу ли я спросить вас также, есть ли у вас какие-либо идеи, когда вы можете подарить нам свой День рынков капитала с чем-то вроде более широкое стратегическое обновление? ————————————————— —————————— Андреа Рекордати, Recordati Industria Chimica e Farmaceutica S.П.А. — Генеральный директор и директор [47] ——————————————- ————————————- Об этом, я думаю, мы уже говорили. Это произойдет. Честно говоря, Джо, я думаю, что так оно и будет — потребуется еще несколько месяцев, чтобы действительно понять влияние этого кризиса. Итак, как я уже сказал, мы дадим вам прогноз на 2020 год, новый прогноз на 2020 год, когда-нибудь в ходе первого полугодия по телефону с инвесторами. И план, как уже сообщалось, — представить … ———————————— ——————————————— Марианна Тачке, Recordati Industria Chimica e Фармацевтика S.П.А. — Директор по IR и корпоративным коммуникациям [48] —————————————- —————————————- Не сообщается. ————————————————— —————————— Андреа Рекордати, Recordati Industria Chimica e Farmaceutica SpA — генеральный директор и директор [49] —- ————————————————— ————————— Мы не общались, извините. Но план состоит в том, чтобы представить новый Совет директоров, чтобы обновить наш 3-летний план в феврале 2021 года; 2021 год и ближайшие 2 года.————————————————— —————————— Оператор [50] —————- ————————————————— ————— (Инструкции для оператора) Следующий вопрос от Исакко Брамбиллы из Mediobanca. ————————————————— —————————— Исакко Брамбилла, Mediobanca — Banca di credito finanziario SpA, аналитический отдел — аналитик по акциям [51] — ————————————————— —————————— Первый из них находится в вашем главном прогнозе на весь 20-й год.Вы упоминаете, что ожидаемый рост выручки будет несколько ниже первоначального прогноза. Мне было интересно, является ли эта цель с однозначной цифрой чисто органической или она также учитывает какой-то дополнительный вклад от слияний и поглощений? Это (неразборчиво) ——————————————— ———————————— Андреа Рекордати, Recordati Industria Chimica e Farmaceutica SpA — генеральный директор и директор [ 52] ———————————————— ——————————— Органический.————————————————— —————————— Исакко Брамбилла, Mediobanca — Banca di credito finanziario SpA, аналитический отдел — аналитик по акциям [53] — ————————————————— —————————— Ладно. Ладно. А второй — о Zanidip, и продукты Zanipress сейчас публикуются — они снова демонстрируют рост продаж на четверть. Следует ли нам продолжать придерживаться первоначальных ожиданий относительно плоских тенденций до 2021 года? Или вы уверены, что мы можем предположить некоторый рост в будущем? И, по сути, тот же вопрос и для Селокена, продажи которого в этом квартале были очень высокими.Я признаю, что в этом квартале был какой-то разовый эффект, но 30% [годовой рост] — это много. И мне было интересно, является ли основной тренд, который вы видите для Seloken, по-прежнему неизменным, является ли ваша верхняя линия трендом или какой-то рост может быть также результатом этого продукта? ————————————————— —————————— Луиджи Феличе Ла Корте, Recordati Industria Chimica e Farmaceutica SpA — финансовый директор группы [54] — ————————————————— ————————— Да.Спасибо, и это — чтобы ответить на — чтобы быть точным по первому вопросу, маркированный список о средне-однозначном росте, поскольку общий объем взят из нашей февральской презентации, которая относилась к нашим общим продажам. Это ожидание общего роста продаж, которое — и опять же, чтобы быть действительно точным, это органически своего рода существующий базовый бизнес плюс Signifor и Isturisa. Вот что — это было руководство, которое было предоставлено в начале года, и это ориентир, против которого мы говорим в результате сочетания несколько неблагоприятного валютного курса и более мягкого спроса, который мы ожидаем увидеть. , особенно во втором квартале, помимо сокращения запасов, вероятно, будет немного ниже.Итак, опять же, это общий — это общий доход, соответствующий целевому показателю, который был определен в начале года, который включает то, что мы бы назвали обычно органическим, плюс вклад от Signifor и Isturisa. Что касается долгосрочных ожиданий роста Zanidip, Zanipress и Seloken, мы сказали, что вернемся с более полным обновлением к 2021 году и далее. Мы не собираемся делать это по отдельности. Но я думаю, что на Seloken, безусловно, мы довольны тем, что видим в продукте, да, некоторый рост в этом квартале был разовым, но мы ожидаем, что этот продукт теперь, когда мы разместили ресурсы на ряде рынков, где в прошлом мы работали через дистрибьюторов, по мере того, как мы демонстрируем рост за год, Zanidip и Zanipress также продолжают расти на основной основе.Но я думаю, что там нам, очевидно, нужно будет внимательно следить за влиянием в ближайшие месяцы на Францию, рынок которой является крупным для этих продуктов. И влияние этих мер, которые были введены ранее в этом году, которые заставляют пациентов платить за продукты там, где они отпускаются, скажем, брендовые, и только после этого требовать возмещения разницы с генериками. Мы должны увидеть влияние, которое это оказывает на бизнес, и которое может замедлить рост Zanidip и Zanipress в ближайшие месяцы.————————————————— —————————— Оператор [55] —————- ————————————————— ————— Следующий вопрос от Джорджо Таволини из Intermonte. ————————————————— —————————— Джорджио Таволини, Intermonte SIM SpA, Исследовательский отдел — аналитик-исследователь [56] —— ————————————————— ————————- Мне было интересно, ожидаете ли вы каких-либо дополнительных выплат во втором квартале в счет оплаты за запуск Isturisa, поскольку вы уже забронировали за полный 1919 год кредиторская задолженность перед Новартис по будущим платежам составила 89 миллионов евро [больше].Так что мне было интересно, так как вы заплатили 20 миллионов евро, ожидали ли вы оплатить оставшуюся часть между Q2 и Q3 или в другой момент? ————————————————— —————————— Луиджи Феличе Ла Корте, Recordati Industria Chimica e Farmaceutica SpA — финансовый директор группы [57] — ————————————————— ————————— Да. Спасибо за вопрос. Короткий ответ — да. Мы заплатили компании Novartis 60 миллионов долларов, что, как вы правильно отметили, было среди тех вех, которые мы уже обозначили в окончательных результатах за декабрь 2019 года, как только мы узнали, что продукт получил одобрение в США.С. ———————————————— ——————————— Оператор [58] ————— ————————————————— —————- (Инструкции для оператора) Госпожа Тачке, господа, в настоящее время больше нет зарегистрированных вопросов. ————————————————— —————————— Марианна Тачке, Recordati Industria Chimica e Farmaceutica SpA — директор по связям с общественностью и корпоративным коммуникациям [59] — ————————————————— —————————— Ладно.Спасибо. Спасибо, оператор. Спасибо всем, что посетили звонок. Прощай. ————————————————— —————————— Оператор [60] —————- ————————————————— ————— Дамы и господа, спасибо, что присоединились. Конференция окончена, вы можете отключить телефоны. Спасибо.
————————————————— —————————— Луиджи Феличе Ла Корте, Recordati Industria Chimica e Farmaceutica SpA — финансовый директор группы [12] — ————————————————— ————————— KC, мне очень жаль.Я думаю, что, возможно, это была линия, но мы не уверены, что уловили продукт. Думаю, ваш первый вопрос был о ПАНГЕМАТИНЕ. Это верно? ————————————————— —————————— Кришна Чайтанья Арикатла, Goldman Sachs Group Inc., исследовательский отдел — аналитик-исследователь [13] — ————————————————— —————————- Да, ПАНГЕМАТИН исторический рост. И вы видите какое-то влияние от GIVLAARI? ————————————————— —————————— Луиджи Феличе Ла Корте, Recordati Industria Chimica e Farmaceutica S.П.А. — Финансовый директор группы [14] ——————————————— ———————————— Да. Итак, краткий ответ заключается в том, что влияние на данный момент соответствует нашим ожиданиям. Думаю, в конце года мы отметили, что эрозия со временем произойдет. Это будет скорее эффект 2021 года, чем эффект 2020 года. И я думаю, что я упоминал во время своей презентации, что мы наблюдаем своего рода однозначное снижение в первом квартале на PANHEMATIN, что, честно говоря, является частью GIVLAARI, частью просто общего воздействия, когда пациентам необходимо обращаться в инфузионные центры и, очевидно, не смогли сделать это при определенных обстоятельствах из-за кризиса.Да. И я думаю, что ваш второй вопрос касался Испании и уровня продаж по рецептам, я не уверен. ————————————————— —————————— Марианна Тачке, Recordati Industria Chimica e Farmaceutica SpA, директор по связям с общественностью и корпоративным коммуникациям [15] — ————————————————— —————————— О снижении цен. ————————————————— —————————— Луиджи Феличе Ла Корте, Recordati Industria Chimica e Farmaceutica S.П.А. — Финансовый директор группы [16] ——————————————— ———————————— Сожалею? ————————————————— —————————— Марианна Тачке, Recordati Industria Chimica e Farmaceutica SpA, директор по связям с общественностью и корпоративным коммуникациям [17] — ————————————————— —————————— О снижении цен, видимо, объявило какое-то правительство. ————————————————— —————————— Луиджи Феличе Ла Корте, Recordati Industria Chimica e Farmaceutica S.П.А. — Финансовый директор группы [18] ——————————————— ———————————— Если честно, мы не видели такого снижения цен, как являясь своего рода основным фактором в Испании в этом квартале. Продажи рецептурных лекарств в Испании составляют чуть более 80% от общего объема продаж. ————————————————— —————————— Оператор [19] —————- ————————————————— ————— Следующий вопрос от Джеймса Вейн-Темпеста из Jefferies.————————————————— —————————— Джеймс Александр Стюарт Вейн-Темпест, Jefferies LLC, Исследовательский отдел — старший аналитик по акциям [20] — ————————————————— —————————— У меня есть пара наставников, а затем я пара по делам, если можно. Так что просто в качестве руководства, просто для ясности, по крайней мере, с точки зрения рассмотрения альтернативных показателей производительности, так что спасибо за это. Будете ли вы давать рекомендации по этому показателю в будущем? Будет ли это предпочтительный показатель с указанием? Или это просто учитывая период, когда мы говорим о единовременных расходах, как мы должны думать об этом? И тогда на каком количестве мы должны сосредоточиться в этом году? И второй вопрос, связанный с руководством.R&D, я имею в виду, что вы все равно отметили, что мы должны увидеть рост, поскольку вы инвестируете в свой портфель. Но попытка взглянуть на то, что вы поставили в верхней строке запаса, кажется, как будто вы работаете на базовом уровне около 8,5% дохода. Так что мне просто интересно, подходящее ли это место для работы. А потом просто вопросы по бизнесу. Вы дали нам представление об общем влиянии COVID на бизнес в этом году, но не могли бы вы дать нам представление о трех ведущих странах Европы? Как это повлияло на различные части бизнеса и как вы отреагировали? И, наконец, о M&A.Я знаю, Андреа, вы коснулись этого ранее в разделе вопросов и ответов. Но просто любопытно, можете ли вы подробнее рассказать о среде слияний и поглощений и некоторых обсуждениях, которые сейчас происходят, в каких областях мы могли бы потенциально увидеть, как компания пойдет дальше? ————————————————— —————————— Андреа Рекордати, Recordati Industria Chimica e Farmaceutica SpA — генеральный директор и директор [21] —- ————————————————— ————————— Я начну с ответа на последний.То есть, я не могу дать вам такую информацию. Очевидно, что слияния и поглощения — очень деликатная тема. И, как мы уже сказали, у нас есть много досье, которые мы ищем, как в SPC, так и в отношении редких заболеваний, хорошо? Мы смотрим на портфели продаваемых продуктов, а также смотрим на возможности лицензирования продуктов на поздних стадиях разработки. И это действительно тот цвет, который я могу дать вам вокруг этого, по очевидным причинам конкуренции, Джеймс. Надеюсь, вы это оцените. Но, как я уже сказал, есть много движения.Есть много возможностей. Таким образом, мы вполне уверены, что сможем продолжить и развить нашу стратегию M&A [по мере продвижения] даже в этом контексте, в котором мы работаем. ————— ————————————————— —————- Луиджи Феличе Ла Корте, Recordati Industria Chimica e Farmaceutica SpA, финансовый директор группы [22] —————— ————————————————— ————- И я думаю, Джеймс, возвращаясь к вашему первому вопросу относительно руководства.Как вы сказали, в первую очередь, чтобы внести ясность, как мы уже сказали, мы продолжим составлять отчетность на основе своего рода полной отчетности по МСФО и, следовательно, обеспечивать наглядность не только на основе скорректированной чистой прибыли, но и чистой прибыли. также. Что касается ориентации на руководство, я думаю, как я уже сказал, особенно учитывая, что мы не можем сомневаться в том, какие приобретения мы сделаем, и будут ли они иметь ценность, приписываемую доброй воле, как вы знаете, не амортизируется по сравнению с нематериальными активами. Таким образом, мы считаем, что с точки зрения предоставления рекомендаций, основное внимание следует уделять выручке, EBITDA и скорректированной чистой прибыли, но, опять же, как мы это сделали сейчас, мы предоставим мост, чтобы вы могли согласовать.А что касается разовых предметов, как я сказал в своей презентации, цель здесь примерно на 2020 год состоит в том, чтобы просто изолировать действительно пожертвования и любые действительно исключительные единовременные расходы, связанные с COVID. На 2019 год таких затрат не было. Была — и я думаю, что мы четко подчеркнули это в конце прошлого года, — единовременная выгода, относящаяся к предыдущим годам патентной коробки в размере 27 миллионов евро в четвертом квартале. Так что да, в центре внимания прогнозов, скорее всего, будут выручка, EBITDA и скорректированная чистая прибыль в будущем, что, по нашему мнению, ставит нас примерно на один уровень со многими в нашем секторе.————————————————— —————————— Оператор [23] —————- ————————————————— ————— Следующий вопрос от Криса Райана из Bank of America. Следующий вопрос — это продолжение Джо Уолтон из Crédit Suisse. ————————————————— —————————— Джо Уолтон, Crédit Suisse AG, Исследовательский отдел — доктор медицины [24] —— ————————————————— ———————— Я не думаю, что вы действительно ответили на последний вопрос о НИОКР.Если исключить амортизацию, 8,5% этих продаж явно очень мало по стандартам вашей группы аналогов. Интересно, не могли бы вы немного рассказать о том, как вы видите это развитие. И если мы снова посмотрим на 2021 год и, возможно, позже, меня интересует ваше мнение о том, как правительства собираются реагировать на дополнительный долг, который они берут на борт? Традиционно мы хотели бы, чтобы наши фармацевтические препараты были в значительной степени бесплатными в точках доставки, а правительства очень щедры, но ожидаете ли вы роста ценового давления, поскольку за всю ситуацию с COVID придется платить? И если да, то есть ли какие-нибудь страны, в которых вы бы указали на потенциальный ценовой риск для вас? Могу я также узнать номер продажи Reagila? Я думаю, вы могли дать это, а я, возможно, пропустил.————————————————— —————————— Луиджи Феличе Ла Корте, Recordati Industria Chimica e Farmaceutica SpA — финансовый директор группы [25] — ————————————————— ————————— Ладно. Да. Итак, я думаю, что в отношении НИОКР, Джо, если что-то, честно говоря, НИОКР, я не думаю, что есть какие-то серьезные изменения с точки зрения показателей амортизации, которые мы всегда комментировали. Во всяком случае, за последние несколько лет объем НИОКР увеличился, как в результате увеличения амортизации, так и в результате новых исследований.В частности, в будущем мы увидим рост, обусловленный расходами, которые идут на поддержку текущих испытаний Signifor и Isturisa. Тот факт, что он ниже, чем у других компаний в этом секторе, да, это другой вид, если хотите, портфель продуктов и подход. Я думаю, что группа всегда последовательно рассматривала BD как неотъемлемую часть своей стратегии и, если хотите, как дополнение к внутренним исследованиям, которые и проводятся. ————————————————— —————————— Андреа Рекордати, Recordati Industria Chimica e Farmaceutica S.П.А. — Генеральный директор и директор [26] ——————————————- ————————————- Еще это зависит от того, на каком этапе сложных испытаний мы переносятся. Так что в будущем могут быть колебания, но, да, вы не увидите, что наша линия НИОКР упадет до 15% чистой выручки. Я имею в виду, что это не то, чего мы ожидаем и предполагаем в будущем. ————————————————— —————————— Луиджи Феличе Ла Корте, Recordati Industria Chimica e Farmaceutica S.П.А. — Финансовый директор группы [27] ——————————————— ———————————— Я думаю, что этот процент, я думаю, действительно соответствует руководство, которое было предоставлено в рамках 3-летнего плана. И я думаю, у вас возник вопрос о ценовом давлении. ————————————————— —————————— Андреа Рекордати, Recordati Industria Chimica e Farmaceutica SpA — генеральный директор и директор [28] —- ————————————————— ————————— Ценовое давление связано, Джо, с текущим кризисом и другими работами с правительством, чтобы смягчить эту крайность. затраты, которые мы заносим на баланс, придут к нам как к отрасли, чтобы частично вернуть некоторую экономию.Честно говоря, это очень неопределенное время. На этот счет очень сложно дать какой-либо ответ. Мы явно следим за ситуацией. На данный момент у нас нет ответа на этот вопрос. Это всегда возможно, но мы не видели каких-либо движений как таковых, которые напрямую связаны с кризисом COVID-19. ————————————————— —————————— Луиджи Феличе Ла Корте, Recordati Industria Chimica e Farmaceutica SpA — финансовый директор группы [29] — ————————————————— ————————— Извините, я только что понял, что пропустил один из вопросов Джеймса из Jefferies, который как бы распаковывал скорость роста.Теперь, чтобы внести ясность, при общем росте на 12% мы сказали, что 20 миллионов евро из них — действительно исключительные запасы. Теперь 14,7 миллиона евро вносит Signifor. Если бы я должен был вычесть как вид, если хотите, новый доход от Signifor, так и влияние запасов, мы должны были бы посмотреть на цифру, которая ближе к 3%, что соответствует — фактически, это очень много в соответствии с нашими ожиданиями в отношении начала года, еще раз, года, когда мы знаем, что потеряем эксклюзивность как силодозина, так и питавастатина, и столкнемся с появлением нового конкурента PANHEMATIN в США.С. Так что извиняюсь за это. И, пожалуйста, если вы собираетесь задать несколько вопросов, просто двигайтесь немного медленно, потому что иногда бывает сложно просто отметить их все. Спасибо. ————————————————— —————————— Марианна Тачке, Recordati Industria Chimica e Farmaceutica SpA — директор по связям с общественностью и корпоративным коммуникациям [30] — ————————————————— —————————— Джо хотел узнать о продажах Reagila.————————————————— —————————— Луиджи Феличе Ла Корте, Recordati Industria Chimica e Farmaceutica SpA — финансовый директор группы [31] — ————————————————— ————————— Да. Извини, Джо. Продажи Reagila составили немногим более 3 миллионов евро и увеличились на 60% по сравнению с первым кварталом прошлого года. Надеюсь, мы пока не упустили ни одного вопроса от кого-либо. Оператор? ————————————————— —————————— Оператор [32] —————- ————————————————— ————— Следующий вопрос от Криса Райана из Bank of America.————————————————— —————————— Кристофер Энтони Райан, BofA Merrill Lynch, Исследовательский отдел — аналитик [33] —— ————————————————— ————————- Извините, на мои вопросы ответили. ————————————————— —————————— Оператор [34] —————- ————————————————— ————— Итак, следующий вопрос — продолжение Джеймса Вэйна-Темпеста из Jefferies.————————————————— —————————— Джеймс Александр Стюарт Вейн-Темпест, Jefferies LLC, Исследовательский отдел — старший аналитик по акциям [35] — ————————————————— —————————— И чтобы уточнить свой предыдущий вопрос, я смотрел на него больше с точки зрения НИОКР. как доля дохода и любопытно, каковы основные расходы. Неужели 8,5% действительно соответствуют базовой годовой ставке? И затем просто для моего … еще одного из моих предыдущих вопросов, просто любопытно, каково влияние с точки зрения трех ведущих стран Европы, как бизнес адаптировался к проблемам COVID и какие процессы вы, возможно, участвуете в место? Просто немного цвета с точки зрения трех ведущих стран за пределами Италии было бы действительно очень полезно для хорошего понимания бизнеса.————————————————— —————————— Андреа Рекордати, Recordati Industria Chimica e Farmaceutica SpA — генеральный директор и директор [36] —- ————————————————— ————————— Мне жаль. Правильно. Думаю, мы пропустили вторую часть — второй вопрос. Что касается НИОКР, производительности, я думаю, вы можете прогнозировать около 10% на весь год. ————————————————— —————————— Марианна Тачке, Recordati Industria Chimica e Farmaceutica S.П.А. — Директор по IR и корпоративным коммуникациям [37] —————————————- —————————————- А какой базовый без амортизации? ————————————————— —————————— Андреа Рекордати, Recordati Industria Chimica e Farmaceutica SpA — генеральный директор и директор [38] —- ————————————————— ————————— Основание без амортизации? ————————————————— —————————— Луиджи Феличе Ла Корте, Recordati Industria Chimica e Farmaceutica S.П.А. — Финансовый директор группы [39] ——————————————— ———————————— Да, примерно 50%. Я имею в виду, никаких изменений по сравнению с тем, что мы видели в первом квартале. ————————————————— —————————— Джеймс Александр Стюарт Вейн-Темпест, Jefferies LLC, Исследовательский отдел — старший аналитик по акциям [40] — ————————————————— —————————— Ладно. И просто чтобы прояснить мой второй вопрос. Вы оказали влияние на общее — вы оказали влияние на бизнес от COVID в целом.Но не могли бы вы рассказать нам, как это произошло в некоторых странах, в которых вы работали? ————————————————— —————————— Луиджи Феличе Ла Корте, Recordati Industria Chimica e Farmaceutica SpA — финансовый директор группы [41] — ————————————————— ————————— Джеймс, это сложно, потому что это было действительно сложно для каждого рынка с точки зрения продуктов, начиная с — — каждый рынок отличался от типа мер, которые были приняты — которые были приняты.Другое дело — логистические конструкции, которые были доставлены полностью. И опять же, это не точная наука с точки зрения оценки воздействия дополнительных запасов. Очевидно, мы делали это для каждой страны с командой. По нашей оценке, 20 миллионов евро. И в некоторых случаях мы видели, как я уже сказал, возможно, метопролол, безусловно, был в некоторой степени затронут, когда участники рынка были слегка обеспокоены тем, что непатентованные варианты, которые были закуплены из Китая, будут недоступны с точки зрения доступности.Очень сложно дать вам короткий ответ. Нам действительно придется выходить на рынок за рынком. Единственное, что, на мой взгляд, выделялось, — это, очевидно, как я уже сказал, в Италии мы видели, что это произошло в феврале, а расслабились в марте. И мы увидим это сейчас в следующем месяце, но мы видели, что большая часть этого уже полностью изменилась в апреле и продолжится в мае. Так что я уверен, что к тому времени, когда мы дойдем до второго квартала, у нас должна быть более четкая картина, если хотите, с точки зрения основных продаж. Конечно, ни мы, ни я думаю, что кто-либо прямо сейчас не можем предсказать, будут ли вторые волны блокировки на каком-либо из рынков, которые мы явно не встроили в свое мышление в настоящий момент.Ожидается, что постепенно в течение 2-го и 3-го кварталов все начнет возвращаться к новому нормальному состоянию. ————————————————— —————————— Андреа Рекордати, Recordati Industria Chimica e Farmaceutica SpA — генеральный директор и директор [42] —- ————————————————— ————————— Я говорю, что в конце второго квартала, когда мы объявим наши результаты за второй квартал, результаты за первые 6 месяцев, я думаю у нас будет больше возможностей, чтобы дать вам более четкое представление о перспективах на оставшуюся часть года, хорошо? ————————————————— —————————— Оператор [43] —————- ————————————————— ————— (Инструкции для оператора) Есть продолжение от Джо Уолтона из Crédit Suisse.————————————————— —————————— Джо Уолтон, Crédit Suisse AG, Исследовательский отдел — доктор медицины [44] —— ————————————————— ———————— Интересно, не могли бы вы рассказать нам немного больше о своих планах по запуску в такое тяжелое для Isturisa время. Это так — и чувствуете ли вы, что у вас есть все необходимые цифровые инструменты. Ряд компаний сообщили нам, что они откладывают свои запуски, или, конечно, это не кажется странным, но запуск совершенно нового продукта кажется амбициозным.Это потому, что вы чувствуете, что у вас уже есть хорошие отношения с врачами, потому что вы знаете их, потому что они продают — они уже связаны с Сигнифором, так что вы можете поговорить с ними? Просто дайте нам немного — немного больше понимания ваших планов относительно запуска, пожалуйста. ————————————————— —————————— Андреа Рекордати, Recordati Industria Chimica e Farmaceutica SpA — генеральный директор и директор [45] —- ————————————————— ————————— Джо, я думаю, ты ответил на свой вопрос.Очевидно, у нас есть хорошие отношения с врачами, потому что они, очевидно, уже используют, и эндокринологами, в частности, поскольку они уже используют Signifor. Итак, мы нацелены на сегментацию врачей. Как вы знаете, мы уже начали продвигать Signifor для них в США. И организация, которую мы создали специально для запуска специального бизнес-подразделения Signifor, бизнес-подразделения эндокринологии в США для обслуживания этого портфеля продуктов, уже требует Signifor и, очевидно, проводит предпродажные мероприятия для Isturisa.Isturisa — это продукт, который, так сказать, долгожданный целевой аудиторией — эндокринологами. Так что это определенно должно нам помочь, хотя очевидно, что личное общение по определению ограничено, а в большинстве случаев почти невозможно. Мы, очевидно, инвестировали в цифровые инструменты, чтобы компенсировать этот недостаток личного человеческого взаимодействия, которое — и это происходит как на уровне США, так и на уровне Европы. Но да, я имею в виду, поэтому я думаю, что вы частично ответили на свой вопрос.Надеюсь, вы знаете, что добавил немного больше. Но допустим, что мы уверены, что должны запускать. Я имею в виду, мы не думаем — мы думаем, что было бы, скажем так, неэтично не запускать продукт из-за этого кризиса. Это серьезное заболевание, понятно? И этот продукт имеет чрезвычайно интересный профиль, профиль эффективности и безопасности. Как я уже сказал, врачи и пациенты с нетерпением ждут этого. И поэтому я думаю, что было бы совершенно неэтично не запускать его только из-за запуска, скажем, контекст не идеален с точки зрения продвижения.Но, как я уже сказал, это будет компенсировано тем фактом, что врачи с нетерпением ждут этого запаса, а также тем фактом, что мы точно знаем, кто такие врачи и цели, которых нам нужно посетить, и подробно рассказать, и продвигать, чтобы действительно наши клиенты в основном для Signifor. Так что мы вполне, скажем так, уверены, что сможем выполнить ожидания, даже в этой сложной и сложной ситуации. ————————————————— —————————— Джо Уолтон, Crédit Suisse AG, Исследовательский отдел — доктор медицины [46] —— ————————————————— ———————— И могу ли я спросить вас также, есть ли у вас какие-либо идеи, когда вы можете подарить нам свой День рынков капитала с чем-то вроде более широкое стратегическое обновление? ————————————————— —————————— Андреа Рекордати, Recordati Industria Chimica e Farmaceutica S.П.А. — Генеральный директор и директор [47] ——————————————- ————————————- Об этом, я думаю, мы уже говорили. Это произойдет. Честно говоря, Джо, я думаю, что так оно и будет — потребуется еще несколько месяцев, чтобы действительно понять влияние этого кризиса. Итак, как я уже сказал, мы дадим вам прогноз на 2020 год, новый прогноз на 2020 год, когда-нибудь в ходе первого полугодия по телефону с инвесторами. И план, как уже сообщалось, — представить … ———————————— ——————————————— Марианна Тачке, Recordati Industria Chimica e Фармацевтика S.П.А. — Директор по IR и корпоративным коммуникациям [48] —————————————- —————————————- Не сообщается. ————————————————— —————————— Андреа Рекордати, Recordati Industria Chimica e Farmaceutica SpA — генеральный директор и директор [49] —- ————————————————— ————————— Мы не общались, извините. Но план состоит в том, чтобы представить новый Совет директоров, чтобы обновить наш 3-летний план в феврале 2021 года; 2021 год и ближайшие 2 года.————————————————— —————————— Оператор [50] —————- ————————————————— ————— (Инструкции для оператора) Следующий вопрос от Исакко Брамбиллы из Mediobanca. ————————————————— —————————— Исакко Брамбилла, Mediobanca — Banca di credito finanziario SpA, аналитический отдел — аналитик по акциям [51] — ————————————————— —————————— Первый из них находится в вашем главном прогнозе на весь 20-й год.Вы упоминаете, что ожидаемый рост выручки будет несколько ниже первоначального прогноза. Мне было интересно, является ли эта цель с однозначной цифрой чисто органической или она также учитывает какой-то дополнительный вклад от слияний и поглощений? Это (неразборчиво) ——————————————— ———————————— Андреа Рекордати, Recordati Industria Chimica e Farmaceutica SpA — генеральный директор и директор [ 52] ———————————————— ——————————— Органический.————————————————— —————————— Исакко Брамбилла, Mediobanca — Banca di credito finanziario SpA, аналитический отдел — аналитик по акциям [53] — ————————————————— —————————— Ладно. Ладно. А второй — о Zanidip, и продукты Zanipress сейчас публикуются — они снова демонстрируют рост продаж на четверть. Следует ли нам продолжать придерживаться первоначальных ожиданий относительно плоских тенденций до 2021 года? Или вы уверены, что мы можем предположить некоторый рост в будущем? И, по сути, тот же вопрос и для Селокена, продажи которого в этом квартале были очень высокими.Я признаю, что в этом квартале был какой-то разовый эффект, но 30% [годовой рост] — это много. И мне было интересно, является ли основной тренд, который вы видите для Seloken, по-прежнему неизменным, является ли ваша верхняя линия трендом или какой-то рост может быть также результатом этого продукта? ————————————————— —————————— Луиджи Феличе Ла Корте, Recordati Industria Chimica e Farmaceutica SpA — финансовый директор группы [54] — ————————————————— ————————— Да.Спасибо, и это — чтобы ответить на — чтобы быть точным по первому вопросу, маркированный список о средне-однозначном росте, поскольку общий объем взят из нашей февральской презентации, которая относилась к нашим общим продажам. Это ожидание общего роста продаж, которое — и опять же, чтобы быть действительно точным, это органически своего рода существующий базовый бизнес плюс Signifor и Isturisa. Вот что — это было руководство, которое было предоставлено в начале года, и это ориентир, против которого мы говорим в результате сочетания несколько неблагоприятного валютного курса и более мягкого спроса, который мы ожидаем увидеть. , особенно во втором квартале, помимо сокращения запасов, вероятно, будет немного ниже.Итак, опять же, это общий — это общий доход, соответствующий целевому показателю, который был определен в начале года, который включает то, что мы бы назвали обычно органическим, плюс вклад от Signifor и Isturisa. Что касается долгосрочных ожиданий роста Zanidip, Zanipress и Seloken, мы сказали, что вернемся с более полным обновлением к 2021 году и далее. Мы не собираемся делать это по отдельности. Но я думаю, что на Seloken, безусловно, мы довольны тем, что видим в продукте, да, некоторый рост в этом квартале был разовым, но мы ожидаем, что этот продукт теперь, когда мы разместили ресурсы на ряде рынков, где в прошлом мы работали через дистрибьюторов, по мере того, как мы демонстрируем рост за год, Zanidip и Zanipress также продолжают расти на основной основе.Но я думаю, что там нам, очевидно, нужно будет внимательно следить за влиянием в ближайшие месяцы на Францию, рынок которой является крупным для этих продуктов. И влияние этих мер, которые были введены ранее в этом году, которые заставляют пациентов платить за продукты там, где они отпускаются, скажем, брендовые, и только после этого требовать возмещения разницы с генериками. Мы должны увидеть влияние, которое это оказывает на бизнес, и которое может замедлить рост Zanidip и Zanipress в ближайшие месяцы.————————————————— —————————— Оператор [55] —————- ————————————————— ————— Следующий вопрос от Джорджо Таволини из Intermonte. ————————————————— —————————— Джорджио Таволини, Intermonte SIM SpA, Исследовательский отдел — аналитик-исследователь [56] —— ————————————————— ————————- Мне было интересно, ожидаете ли вы каких-либо дополнительных выплат во втором квартале в счет оплаты за запуск Isturisa, поскольку вы уже забронировали за полный 1919 год кредиторская задолженность перед Новартис по будущим платежам составила 89 миллионов евро [больше].Так что мне было интересно, так как вы заплатили 20 миллионов евро, ожидали ли вы оплатить оставшуюся часть между Q2 и Q3 или в другой момент? ————————————————— —————————— Луиджи Феличе Ла Корте, Recordati Industria Chimica e Farmaceutica SpA — финансовый директор группы [57] — ————————————————— ————————— Да. Спасибо за вопрос. Короткий ответ — да. Мы заплатили компании Novartis 60 миллионов долларов, что, как вы правильно отметили, было среди тех вех, которые мы уже обозначили в окончательных результатах за декабрь 2019 года, как только мы узнали, что продукт получил одобрение в США.С. ———————————————— ——————————— Оператор [58] ————— ————————————————— —————- (Инструкции для оператора) Госпожа Тачке, господа, в настоящее время больше нет зарегистрированных вопросов. ————————————————— —————————— Марианна Тачке, Recordati Industria Chimica e Farmaceutica SpA — директор по связям с общественностью и корпоративным коммуникациям [59] — ————————————————— —————————— Ладно.Спасибо. Спасибо, оператор. Спасибо всем, что посетили звонок. Прощай. ————————————————— —————————— Оператор [60] —————- ————————————————— ————— Дамы и господа, спасибо, что присоединились. Конференция окончена, вы можете отключить телефоны. Спасибо.
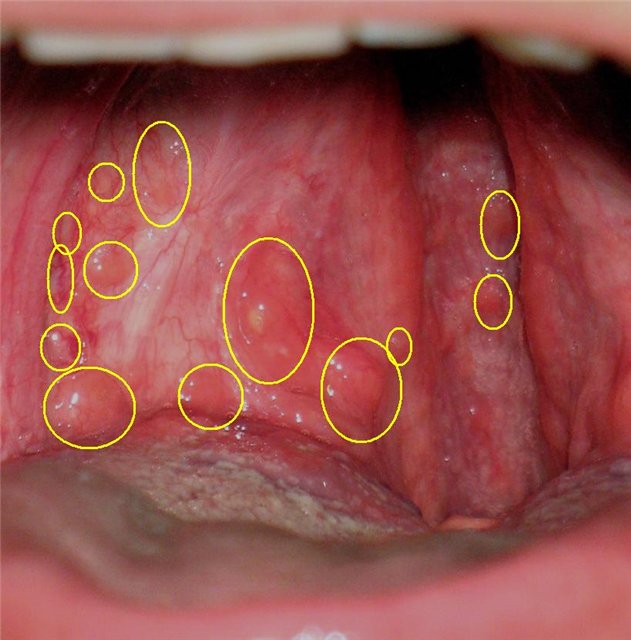





 На самом деле у детей фарингит может возникнуть не только в холодный зимний период, но и летом. У некоторых детей фарингит проявляется два или три раза за год. Симптомами фарингита являются воспаленные и оттекшие ткани слизистой оболочки задней стенки горла. Соответственно появляются болезненные ощущения. Симптоматика у каждого ребенка может отличаться определенной степенью тяжести.
На самом деле у детей фарингит может возникнуть не только в холодный зимний период, но и летом. У некоторых детей фарингит проявляется два или три раза за год. Симптомами фарингита являются воспаленные и оттекшие ткани слизистой оболочки задней стенки горла. Соответственно появляются болезненные ощущения. Симптоматика у каждого ребенка может отличаться определенной степенью тяжести. Так что при подозрении на заболевание не стоит прибегать к самолечению. Нужно обязательно обратиться к специалисту.
Так что при подозрении на заболевание не стоит прибегать к самолечению. Нужно обязательно обратиться к специалисту.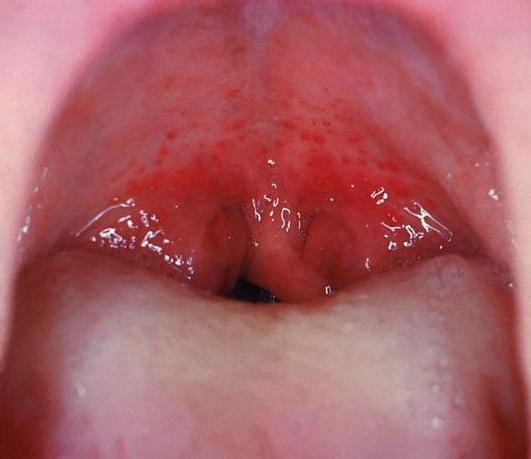


 Неприятные ощущения становятся более интенсивными при глотании. Повышается температура (иногда с ознобом). Если на этой стадии осмотреть горло, можно увидеть покрасневшие и увеличившиеся в размерах миндалины. «Вырастают» и лимфоузлы под челюстью.
Неприятные ощущения становятся более интенсивными при глотании. Повышается температура (иногда с ознобом). Если на этой стадии осмотреть горло, можно увидеть покрасневшие и увеличившиеся в размерах миндалины. «Вырастают» и лимфоузлы под челюстью.
 Бактериальная природа недуга выявляется по сильному увеличению миндалин. Появление гноя и отеков свидетельствует о лакураной разновидности.
Бактериальная природа недуга выявляется по сильному увеличению миндалин. Появление гноя и отеков свидетельствует о лакураной разновидности.
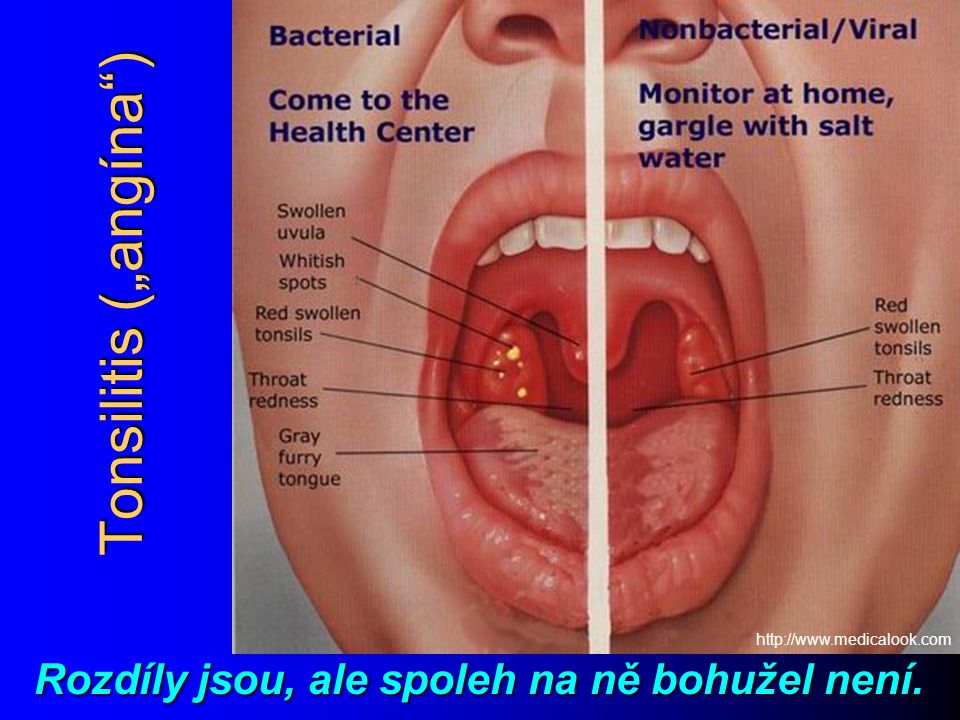
 При вирусной природе недуга антибактериальные препараты не используются! Важно помнить, что применение антибиотиков без назначения врача часто приводит к тому, что бактерии становятся устойчивыми к лекарствам.
При вирусной природе недуга антибактериальные препараты не используются! Важно помнить, что применение антибиотиков без назначения врача часто приводит к тому, что бактерии становятся устойчивыми к лекарствам.
 Диагностикой и лечением болезни занимается ЛОР-врач.
Диагностикой и лечением болезни занимается ЛОР-врач.
 Дискомфорт возникает остро – в первые сутки после воздействия провоцирующего фактора. Интенсивность боли варьирует от легкой до тяжелой. Это зависит от индивидуальных особенностей организма ребенка, агрессивности микроорганизмов и активности иммунной системы.
Дискомфорт возникает остро – в первые сутки после воздействия провоцирующего фактора. Интенсивность боли варьирует от легкой до тяжелой. Это зависит от индивидуальных особенностей организма ребенка, агрессивности микроорганизмов и активности иммунной системы.  Госпитализация детей с этим заболеванием проводится при резком ухудшении состояния или стойкой лихорадке, не поддающейся лечению жаропонижающими препаратами в домашних условиях.
Госпитализация детей с этим заболеванием проводится при резком ухудшении состояния или стойкой лихорадке, не поддающейся лечению жаропонижающими препаратами в домашних условиях.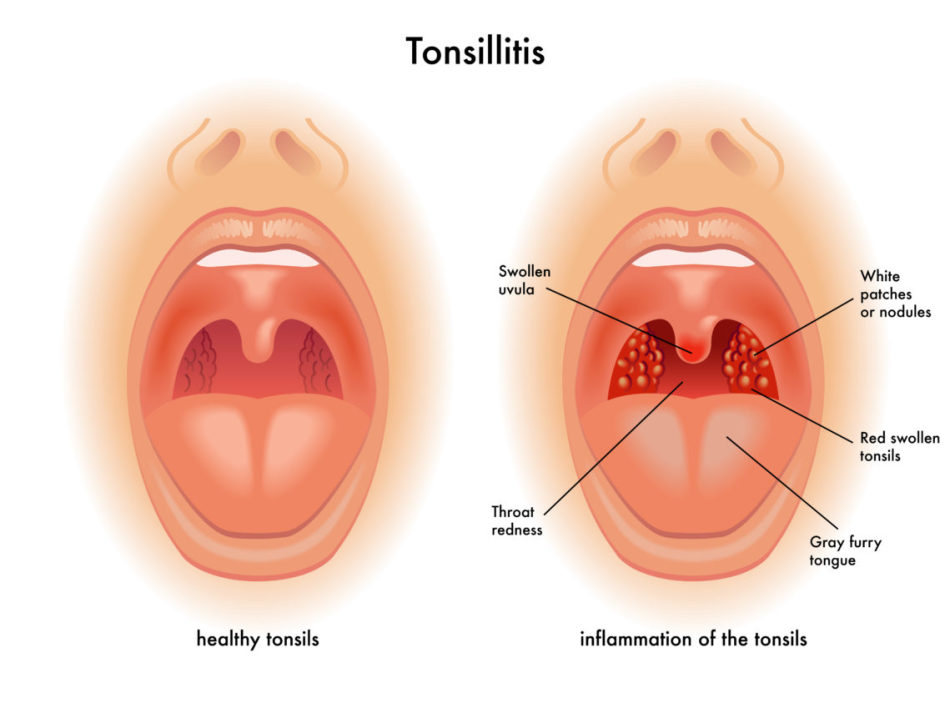 Серо-белые пленки – результат жизнедеятельности микроорганизмов. Увеличение их количества – неблагоприятный признак, указывающий на прогрессирование болезни.
Серо-белые пленки – результат жизнедеятельности микроорганизмов. Увеличение их количества – неблагоприятный признак, указывающий на прогрессирование болезни.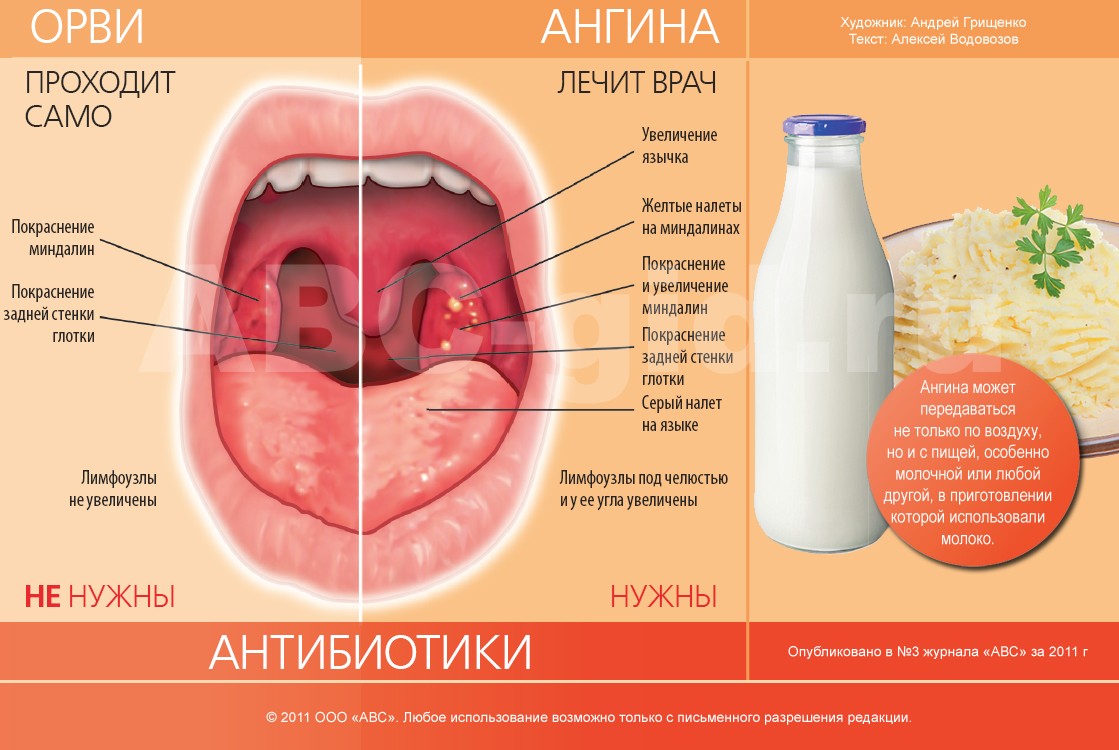 При своевременном обращении за помощью болезнь с успехом можно победить даже в домашних условиях, соблюдая рекомендации врача. Но обращаться к отоларингологу нужно как можно раньше. В 20-30% случаев патология очень быстро прогрессирует в более опасные варианты тонзиллита. Это связано с реактивностью детского организма и может повлечь за собой развитие угрожающих жизни ребенка осложнений.
При своевременном обращении за помощью болезнь с успехом можно победить даже в домашних условиях, соблюдая рекомендации врача. Но обращаться к отоларингологу нужно как можно раньше. В 20-30% случаев патология очень быстро прогрессирует в более опасные варианты тонзиллита. Это связано с реактивностью детского организма и может повлечь за собой развитие угрожающих жизни ребенка осложнений. На основе результатов этих тестов врач определяет выраженность воспалительного процесса и контролирует функцию печени и почек.
На основе результатов этих тестов врач определяет выраженность воспалительного процесса и контролирует функцию печени и почек. С этой целью в отоларингологии используют следующие группы препаратов:
С этой целью в отоларингологии используют следующие группы препаратов: Поэтому их вскрывают, удаляют содержимое и дренируют рану.
Поэтому их вскрывают, удаляют содержимое и дренируют рану. Это поможет избежать развития серьезных осложнений.
Это поможет избежать развития серьезных осложнений. проф. В.Ф.Войно-Ясенецкого МЗ РФ, МБУЗ ГДКБ №1 (г.Красноярск).
проф. В.Ф.Войно-Ясенецкого МЗ РФ, МБУЗ ГДКБ №1 (г.Красноярск). м.н.
м.н. Текстильщики
Записаться
на прием Детская клиника м.Молодежная
Записаться
на прием Детская клиника м.Чертановская
Записаться
на прием Детская клиника м.ВДНХ
Записаться
на прием Детская клиника в г.
Текстильщики
Записаться
на прием Детская клиника м.Молодежная
Записаться
на прием Детская клиника м.Чертановская
Записаться
на прием Детская клиника м.ВДНХ
Записаться
на прием Детская клиника в г. Солнечногорск, ул. Красная
Записаться
на прием
Солнечногорск, ул. Красная
Записаться
на прием
 Общее состояние нарушено значительно меньше, чем при других ангинах. Температура тела чаще субфебрильная. При осмотре горла можно обнаружить воспаление и покраснение задней стенки глотки, мягкого и твердого неба, небных дужек и миндалин. Такая ангина может через три дня самостоятельно закончиться, но нередко она становится началом лакунарной или фолликулярной ангины.
Общее состояние нарушено значительно меньше, чем при других ангинах. Температура тела чаще субфебрильная. При осмотре горла можно обнаружить воспаление и покраснение задней стенки глотки, мягкого и твердого неба, небных дужек и миндалин. Такая ангина может через три дня самостоятельно закончиться, но нередко она становится началом лакунарной или фолликулярной ангины.
 Ангину лечат только антибиотиками. Промедление может привести к поражению сердца, почек и суставов.
Ангину лечат только антибиотиками. Промедление может привести к поражению сердца, почек и суставов.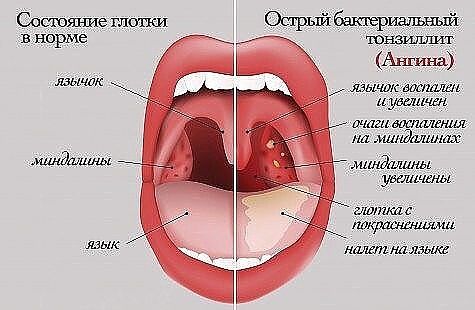
 Сопровождается появлением сухости, першения в горле, головной боли, общего недомогания. У некоторых пациентов наблюдается незначительное повышение температуры (37,9-38,5°C) и озноб. При визуальном осмотре обнаруживается гиперемия миндалин. У детей такая форма болезни проявляется ярче.
Сопровождается появлением сухости, першения в горле, головной боли, общего недомогания. У некоторых пациентов наблюдается незначительное повышение температуры (37,9-38,5°C) и озноб. При визуальном осмотре обнаруживается гиперемия миндалин. У детей такая форма болезни проявляется ярче. При пальпации обнаруживается болезненность и увеличение лимфоузлов в области шеи.
При пальпации обнаруживается болезненность и увеличение лимфоузлов в области шеи.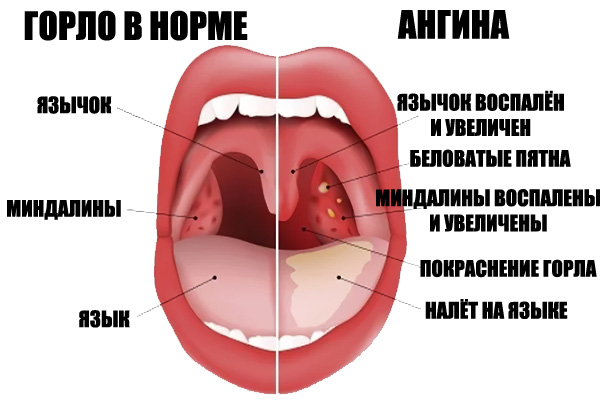
 Врач определяет, в каком состоянии находятся миндалины и лимфатические узлы, а также проводит осмотр на предмет гнойничковых образований.
Врач определяет, в каком состоянии находятся миндалины и лимфатические узлы, а также проводит осмотр на предмет гнойничковых образований. Хронический тонзиллит в стадии декомпенсации является поводом для удаления миндалин.
Хронический тонзиллит в стадии декомпенсации является поводом для удаления миндалин. Очень осторожно следует отнестись к рациону как взрослым, так и детям. Необходимо исключить соленые, кислые и острые продукты.
Очень осторожно следует отнестись к рациону как взрослым, так и детям. Необходимо исключить соленые, кислые и острые продукты.
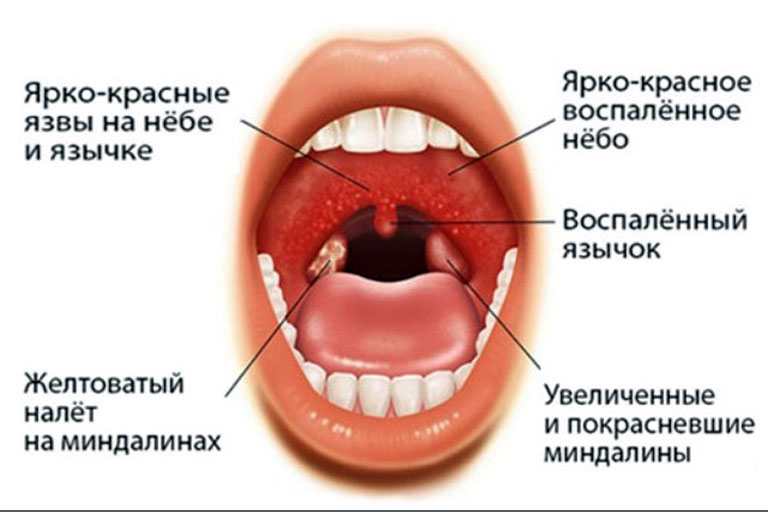 В зависимости от выраженности интоксикации возникает головная боль, боль в пояснице, лихорадка, озноб, общая слабость.. Чаще всего, подчелюстные лимфатические узлы увеличены, пальпация их болезненная. Наблюдается гиперемия мягкого неба, миндалин, на поверхности которых видны многочисленные круглые, несколько возвышающиеся желтоватые или желтовато-белые точки. Продолжительность заболевания 5—7 дней.
В зависимости от выраженности интоксикации возникает головная боль, боль в пояснице, лихорадка, озноб, общая слабость.. Чаще всего, подчелюстные лимфатические узлы увеличены, пальпация их болезненная. Наблюдается гиперемия мягкого неба, миндалин, на поверхности которых видны многочисленные круглые, несколько возвышающиеся желтоватые или желтовато-белые точки. Продолжительность заболевания 5—7 дней.
 Герпетическая ангина дебютирует остро, появляется лихорадка, температура повышается до 38—40 °C, возникают боли в горле при глотании, головная боль, мышечные боли в области живота; могут быть рвота и понос. В области мягкого неба, язычка, на небных дужках, на миндалинах и задней стенке глотки видны небольшие красноватые пузырьки. Через 3—4 дня пузырьки лопаются или рассасываются, слизистая оболочка приобретает нормальный вид.
Герпетическая ангина дебютирует остро, появляется лихорадка, температура повышается до 38—40 °C, возникают боли в горле при глотании, головная боль, мышечные боли в области живота; могут быть рвота и понос. В области мягкого неба, язычка, на небных дужках, на миндалинах и задней стенке глотки видны небольшие красноватые пузырьки. Через 3—4 дня пузырьки лопаются или рассасываются, слизистая оболочка приобретает нормальный вид. Продолжительность заболевания от 1 до 3 недель, иногда продолжается несколько месяцев.
Продолжительность заболевания от 1 до 3 недель, иногда продолжается несколько месяцев.

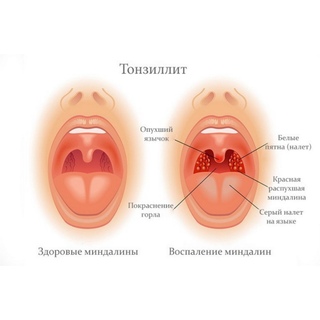 Для больного выделяют специальную посуду, которую после каждого использования кипятят или обдают кипятком.
Для больного выделяют специальную посуду, которую после каждого использования кипятят или обдают кипятком.
 Но только стоит переохладиться
Но только стоит переохладиться К их числу, в первую очередь, можно отнести ревматизм. После перенесенной ангины человек может почувствовать сильную ломоту в суставах, повышение температуры.
К их числу, в первую очередь, можно отнести ревматизм. После перенесенной ангины человек может почувствовать сильную ломоту в суставах, повышение температуры.  Больной направляется на сдачу общего анализа крови.
Больной направляется на сдачу общего анализа крови. 
 Если сразу начать лечение, то устранить неприятные симптомы можно будет уже через 1-2 дня. Если не предпринимать никаких мер к выздоровлению, такая форма ангины может вызвать осложнения. Полоскание горла при ангине такого типа очень эффективно.
Если сразу начать лечение, то устранить неприятные симптомы можно будет уже через 1-2 дня. Если не предпринимать никаких мер к выздоровлению, такая форма ангины может вызвать осложнения. Полоскание горла при ангине такого типа очень эффективно.
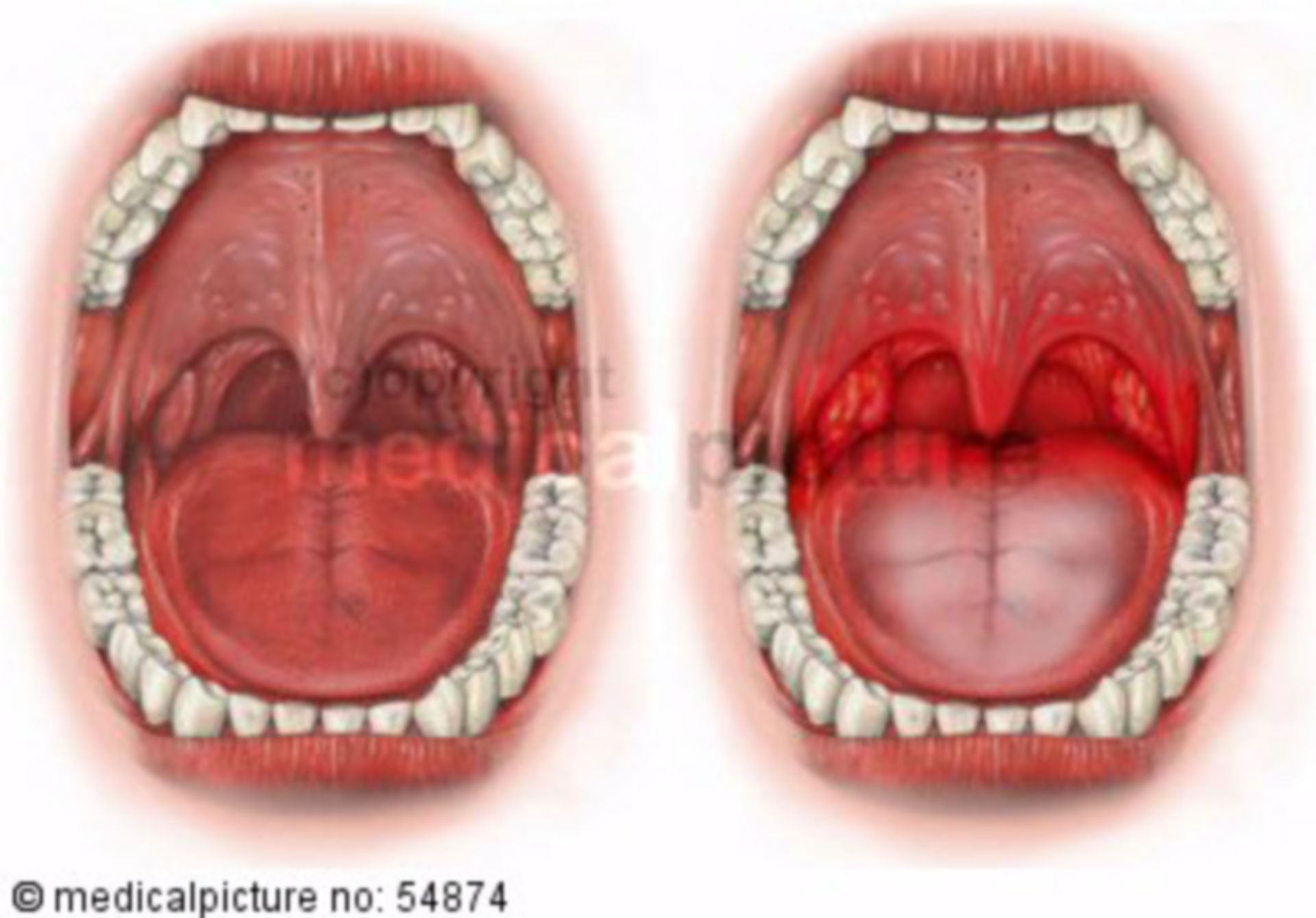



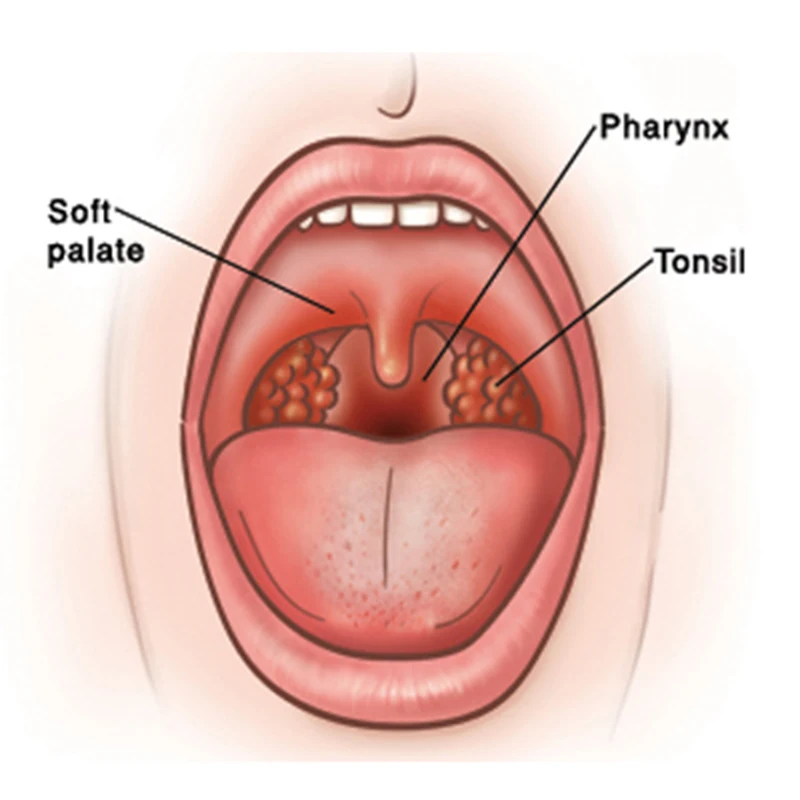
 Стрептококковая сыпь в горле — это симптом, связанный с обострением ангины. Когда больные люди. Вы можете заразить себя, если прикоснетесь к чему-то, чем чихнул или кашлял человек, страдающий стрептококковой инфекцией, а затем почистите свой стрептококк. Боль в горле возникает быстро. Единственная копия этих материалов может быть перепечатана только для некоммерческого личного использования.фотографии ангины. Все права защищены. Стрептококковая ангина — это бактериальная инфекция, которая может вызвать боль в горле, которая иногда возникает вместе с кожной сыпью. Вы также можете собрать бактерии с дверной ручки или другой поверхности и перенести их в нос, рот или глаза. Несколько факторов могут увеличить риск инфицирования стрептококком: хотя ангина не опасна, она может привести к серьезным осложнениям. Если у вас или вашего ребенка есть признаки или симптомы ангины, обратитесь к врачу для быстрого обследования и лечения.Стрептококковая ангина обычно вызывает боль в горле и затруднение глотания.
Стрептококковая сыпь в горле — это симптом, связанный с обострением ангины. Когда больные люди. Вы можете заразить себя, если прикоснетесь к чему-то, чем чихнул или кашлял человек, страдающий стрептококковой инфекцией, а затем почистите свой стрептококк. Боль в горле возникает быстро. Единственная копия этих материалов может быть перепечатана только для некоммерческого личного использования.фотографии ангины. Все права защищены. Стрептококковая ангина — это бактериальная инфекция, которая может вызвать боль в горле, которая иногда возникает вместе с кожной сыпью. Вы также можете собрать бактерии с дверной ручки или другой поверхности и перенести их в нос, рот или глаза. Несколько факторов могут увеличить риск инфицирования стрептококком: хотя ангина не опасна, она может привести к серьезным осложнениям. Если у вас или вашего ребенка есть признаки или симптомы ангины, обратитесь к врачу для быстрого обследования и лечения.Стрептококковая ангина обычно вызывает боль в горле и затруднение глотания. Чтобы распознать симптомы ангины, обратите внимание на любую боль в горле, в том числе затрудненное глотание. Сначала делается попытка быстрого стрептококкового теста, чтобы быстро определить возможное присутствие стрептококковых бактерий в горле пациента. Как выглядит стрептококковое горло? Стрептококковая ангина — это заболевание, вызванное бактерией бета-гемолитического стрептококка группы А (GABHS). 21 октября 2015 г. — Изучите доску Юлии Логиан «Стрептококковое горло» на Pinterest.Лечение антибиотиками снижает риск. Стрептококковая инфекция может привести к воспалительным заболеваниям, в том числе: Возможная связь между стрептококковой инфекцией и редким заболеванием, называемым педиатрическим аутоиммунным нейропсихиатрическим расстройством, связанным со стрептококками группы А (PANDAS).
Чтобы распознать симптомы ангины, обратите внимание на любую боль в горле, в том числе затрудненное глотание. Сначала делается попытка быстрого стрептококкового теста, чтобы быстро определить возможное присутствие стрептококковых бактерий в горле пациента. Как выглядит стрептококковое горло? Стрептококковая ангина — это заболевание, вызванное бактерией бета-гемолитического стрептококка группы А (GABHS). 21 октября 2015 г. — Изучите доску Юлии Логиан «Стрептококковое горло» на Pinterest.Лечение антибиотиками снижает риск. Стрептококковая инфекция может привести к воспалительным заболеваниям, в том числе: Возможная связь между стрептококковой инфекцией и редким заболеванием, называемым педиатрическим аутоиммунным нейропсихиатрическим расстройством, связанным со стрептококками группы А (PANDAS). Доходы от рекламы поддерживают нашу некоммерческую миссию. Ознакомьтесь с этими бестселлерами и специальными предложениями на книги и информационные бюллетени от Mayo Clinic. Как выглядит стрептококковое горло? «Mayo», «Mayo Clinic», «MayoClinic.org», «Mayo Clinic Healthy Living» и логотип Mayo Clinic с тройным щитком являются товарными знаками Mayo Foundation for Medical Education and Research. Поскольку инфекция вызывает опухание лимфатических узлов на шее, нащупайте болезненные неровности в передней части шеи и под челюстью.При отсутствии лечения ангина может вызвать осложнения, такие как воспаление почек или ревматизм. Стрептококковая ангина составляет лишь небольшую часть ангины. Если ангины не лечить, она может вызвать осложнения, такие как воспаление почек или ревматическая лихорадка. Чтобы провести экспресс-тест на стрептококк, врач возьмет мазки с миндалин и задней части рта. Ознакомьтесь с другими идеями о средствах от стрептококковой инфекции, горла и ангины. Стрептококковая ангина — это бактериальная инфекция, которая может вызывать болезненные ощущения и першение в горле.
Доходы от рекламы поддерживают нашу некоммерческую миссию. Ознакомьтесь с этими бестселлерами и специальными предложениями на книги и информационные бюллетени от Mayo Clinic. Как выглядит стрептококковое горло? «Mayo», «Mayo Clinic», «MayoClinic.org», «Mayo Clinic Healthy Living» и логотип Mayo Clinic с тройным щитком являются товарными знаками Mayo Foundation for Medical Education and Research. Поскольку инфекция вызывает опухание лимфатических узлов на шее, нащупайте болезненные неровности в передней части шеи и под челюстью.При отсутствии лечения ангина может вызвать осложнения, такие как воспаление почек или ревматизм. Стрептококковая ангина составляет лишь небольшую часть ангины. Если ангины не лечить, она может вызвать осложнения, такие как воспаление почек или ревматическая лихорадка. Чтобы провести экспресс-тест на стрептококк, врач возьмет мазки с миндалин и задней части рта. Ознакомьтесь с другими идеями о средствах от стрептококковой инфекции, горла и ангины. Стрептококковая ангина — это бактериальная инфекция, которая может вызывать болезненные ощущения и першение в горле. Обязательно сообщите врачу, если у вашего ребенка аллергия на какие-либо антибиотики. Если тест на стрептококк отрицательный, скорее всего, боль в горле вызвал вирус. Стрептококковая ангина — это бактериальная инфекция, которая может вызывать болезненные ощущения и першение в горле. Узнайте о причинах стрептококкового фарингита и о том, как отличить стрептококковый фарингит от других заболеваний горла. В настоящее время эти отношения остаются недоказанными и противоречивыми. Клиника Майо не поддерживает компании или продукты.
Обязательно сообщите врачу, если у вашего ребенка аллергия на какие-либо антибиотики. Если тест на стрептококк отрицательный, скорее всего, боль в горле вызвал вирус. Стрептококковая ангина — это бактериальная инфекция, которая может вызывать болезненные ощущения и першение в горле. Узнайте о причинах стрептококкового фарингита и о том, как отличить стрептококковый фарингит от других заболеваний горла. В настоящее время эти отношения остаются недоказанными и противоречивыми. Клиника Майо не поддерживает компании или продукты. Американская академия семейных врачей: «Диагностика и тесты на стрептококковое горло. Стрептококковая ангина — это распространенное заболевание, которое врачи могут легко распознать. Автор: admin // 1 комментарий. Тонзиллит и стрептококковое горло имеют много схожих симптомов. Как и другие инфекции, он распространяется через близкие Иногда, при сильной боли в горле, врач может назначить медицинские осмотры, такие как: Тест мазка: для получения образца натирают небольшой кусочек ваты на задней части горла или миндалинах.
Американская академия семейных врачей: «Диагностика и тесты на стрептококковое горло. Стрептококковая ангина — это распространенное заболевание, которое врачи могут легко распознать. Автор: admin // 1 комментарий. Тонзиллит и стрептококковое горло имеют много схожих симптомов. Как и другие инфекции, он распространяется через близкие Иногда, при сильной боли в горле, врач может назначить медицинские осмотры, такие как: Тест мазка: для получения образца натирают небольшой кусочек ваты на задней части горла или миндалинах. Также возможно, что вы будете контактировать с человеком, который является носителем стрептококка, но не проявляет никаких симптомов. Если у вас или вашего ребенка есть какие-либо из этих признаков и симптомов, позвоните своему врачу: горло — это бактерии, известные как Streptococcus pyogenes, также известные как стрептококки группы А.Стрептококковые бактерии очень заразны.
Также возможно, что вы будете контактировать с человеком, который является носителем стрептококка, но не проявляет никаких симптомов. Если у вас или вашего ребенка есть какие-либо из этих признаков и симптомов, позвоните своему врачу: горло — это бактерии, известные как Streptococcus pyogenes, также известные как стрептококки группы А.Стрептококковые бактерии очень заразны.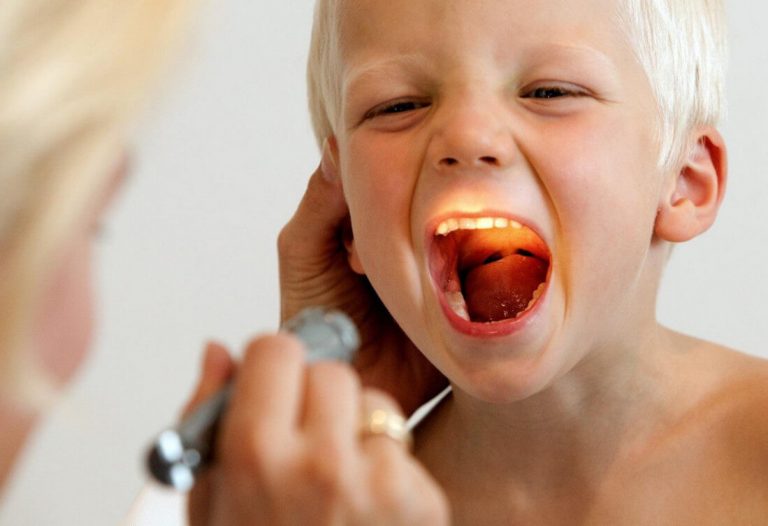 Мы открыты семь дней в неделю, 365 дней в году, без предварительной записи.
Мы открыты семь дней в неделю, 365 дней в году, без предварительной записи. 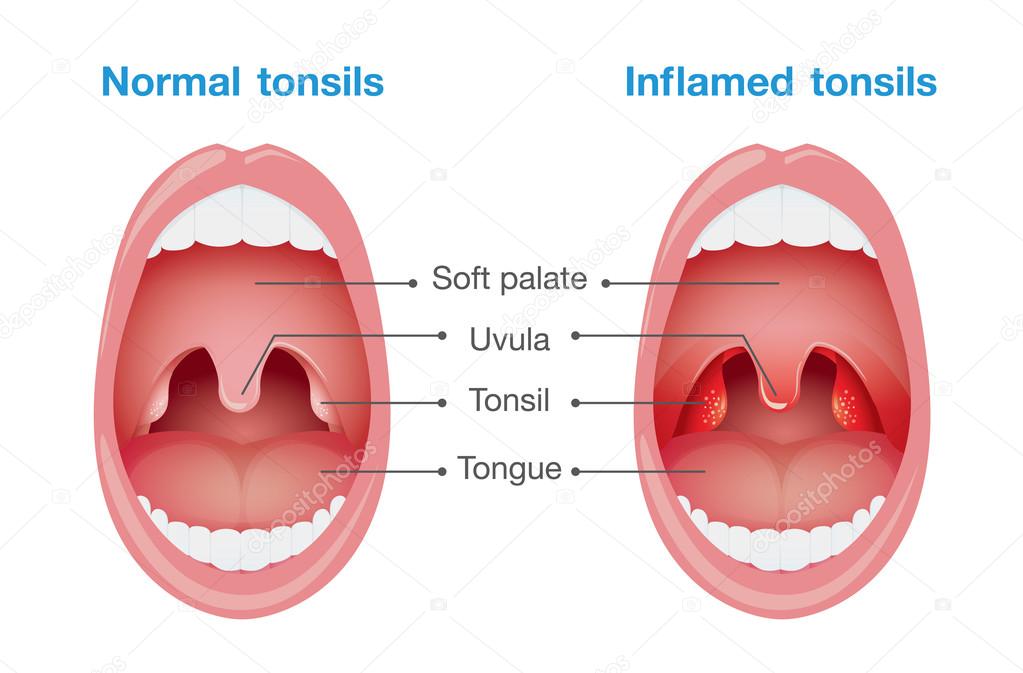 Другие причины могут включать факторы окружающей среды, такие как аллергены или другие заболевания.
Другие причины могут включать факторы окружающей среды, такие как аллергены или другие заболевания.




 Кроме того, хроническая инфекция в одном легко может вызвать инфекцию в другом.
Кроме того, хроническая инфекция в одном легко может вызвать инфекцию в другом.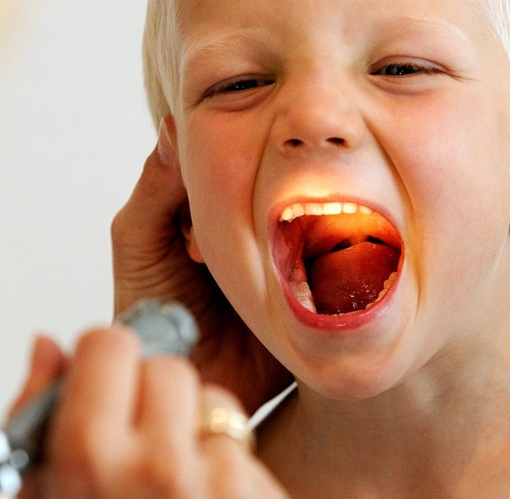
 Взрослые, которые не выглядят серьезно больными и не имеют респираторных симптомов, могут пройти рентгенографию шеи для поиска опухшего надгортанника или пройти гибкую волоконно-оптическую ларингоскопию в отделении неотложной помощи или кабинете специалиста.
Взрослые, которые не выглядят серьезно больными и не имеют респираторных симптомов, могут пройти рентгенографию шеи для поиска опухшего надгортанника или пройти гибкую волоконно-оптическую ларингоскопию в отделении неотложной помощи или кабинете специалиста. Исследование, проведенное в 2016 году, показало, что полоскание физиологическим раствором (соленой водой) помогает заживлению ран. Соль поглощает влагу и может предотвратить рост бактерий; вот почему его веками использовали для лечения мяса.
Исследование, проведенное в 2016 году, показало, что полоскание физиологическим раствором (соленой водой) помогает заживлению ран. Соль поглощает влагу и может предотвратить рост бактерий; вот почему его веками использовали для лечения мяса. Если вы не переносите соленую или газированную воду, попробуйте простую, но продолжайте полоскать горло. В одном исследовании 2005 года 387 здоровых добровольцев разделились на три группы и попросили первую полоскать горло три раза в день водой с добавлением йода, а вторую — простой водой.Третья группа вообще не полоскала горло. По истечении 60 дней вероятность заболевания в группе, которая полоскала горло простой водой, была на 36% меньше.
Если вы не переносите соленую или газированную воду, попробуйте простую, но продолжайте полоскать горло. В одном исследовании 2005 года 387 здоровых добровольцев разделились на три группы и попросили первую полоскать горло три раза в день водой с добавлением йода, а вторую — простой водой.Третья группа вообще не полоскала горло. По истечении 60 дней вероятность заболевания в группе, которая полоскала горло простой водой, была на 36% меньше. Вытекание слизи, называемое постназальным выделением, является еще одной частой причиной боли в горле.
Вытекание слизи, называемое постназальным выделением, является еще одной частой причиной боли в горле. Он также обладает успокаивающим действием и часто используется в качестве снотворного и снотворного.Исследование 1990 года показало, что вдыхание пара с экстрактом ромашки облегчает симптомы простуды, но эксперты говорят, что для подтверждения этих результатов необходимы дальнейшие исследования. Мятный чай также полезен при боли в горле из-за его сходства с ментолом. Но за этими заявлениями стоит мало науки. Мята перечная в основном изучается как средство от синдрома раздраженного кишечника.
Он также обладает успокаивающим действием и часто используется в качестве снотворного и снотворного.Исследование 1990 года показало, что вдыхание пара с экстрактом ромашки облегчает симптомы простуды, но эксперты говорят, что для подтверждения этих результатов необходимы дальнейшие исследования. Мятный чай также полезен при боли в горле из-за его сходства с ментолом. Но за этими заявлениями стоит мало науки. Мята перечная в основном изучается как средство от синдрома раздраженного кишечника.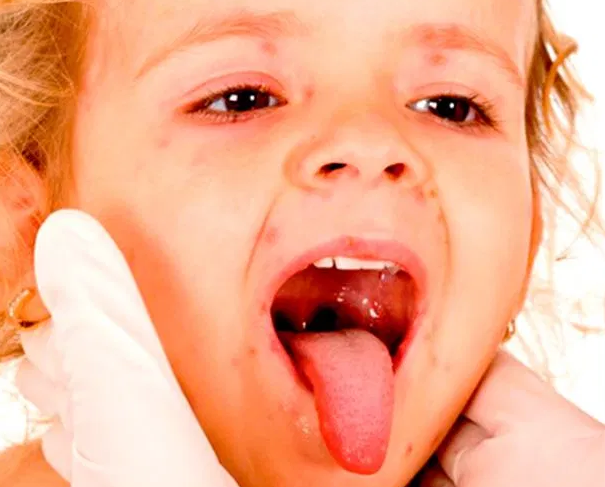 Наиболее распространенной бактериальной инфекцией горла является стрептококковая ангина, вызываемая бактериями стрептококка группы А. Это очень заразно и может быстро распространиться по дому или в школе.Хотя взрослые, безусловно, болеют стрептококком, дети в возрасте от 5 до 15 лет чаще всего заболевают стрептококком и передают его членам семьи.
Наиболее распространенной бактериальной инфекцией горла является стрептококковая ангина, вызываемая бактериями стрептококка группы А. Это очень заразно и может быстро распространиться по дому или в школе.Хотя взрослые, безусловно, болеют стрептококком, дети в возрасте от 5 до 15 лет чаще всего заболевают стрептококком и передают его членам семьи. За ночь у детей начнется обсессивно-компульсивное поведение, тики и тяжелые истерики, которые кажутся психотическими, поскольку их антитела атакуют их мозг, а не бактерии. Немедленное лечение антибиотиками является ключевым к предотвращению долгосрочных повреждений.
За ночь у детей начнется обсессивно-компульсивное поведение, тики и тяжелые истерики, которые кажутся психотическими, поскольку их антитела атакуют их мозг, а не бактерии. Немедленное лечение антибиотиками является ключевым к предотвращению долгосрочных повреждений.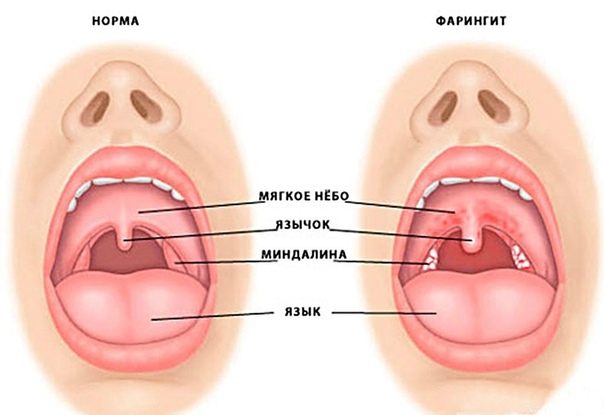



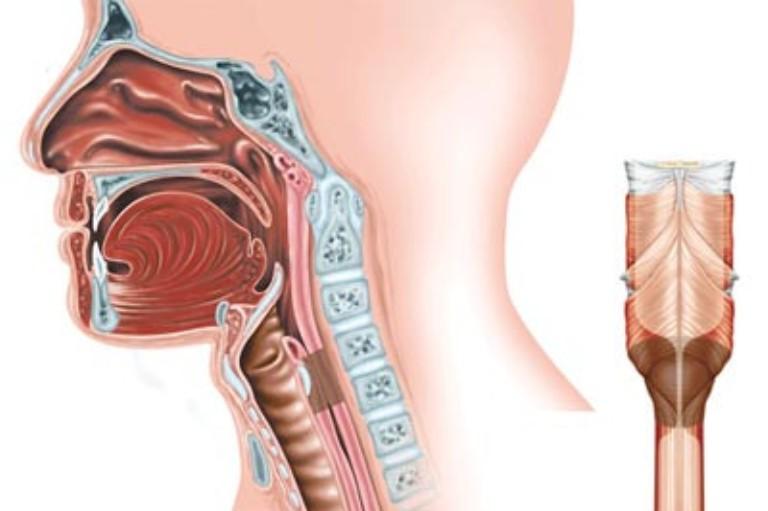



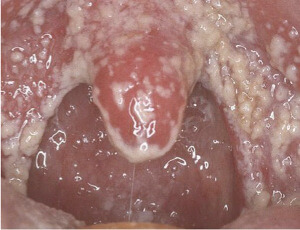
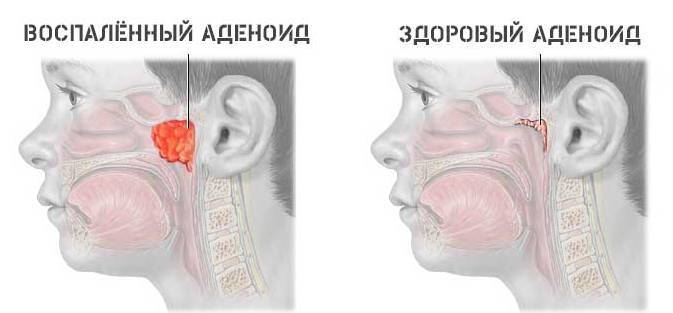





























 Симптомы известны почти каждому: кашель, затруднённое дыхание, насморк, воспаление слизистых оболочек.
Симптомы известны почти каждому: кашель, затруднённое дыхание, насморк, воспаление слизистых оболочек. Поэтому небулайзеры предназначены для лечения нижних дыхательных путей.
Поэтому небулайзеры предназначены для лечения нижних дыхательных путей. Поэтому специально для самых маленьких специалисты бренда B.Well разработали компрессорный небулайзер PRO-115 в виде игрушки-паровозика.
Поэтому специально для самых маленьких специалисты бренда B.Well разработали компрессорный небулайзер PRO-115 в виде игрушки-паровозика. В свою очередь ингаляторы бывают двух видов: паровые ингаляторы и небулайзеры. Давайте разбираться, в чем заключается различия между ними.
В свою очередь ингаляторы бывают двух видов: паровые ингаляторы и небулайзеры. Давайте разбираться, в чем заключается различия между ними.
 Огромный плюс – возможность работы от батареек. Существенный минус – немаленькая стоимость в сравнении с другими небулайзерами.
Огромный плюс – возможность работы от батареек. Существенный минус – немаленькая стоимость в сравнении с другими небулайзерами.
 Но и в ассортименте компрессорной линейки есть аппараты с интересной и забавной формой и принтом, которые понравятся малышам.
Но и в ассортименте компрессорной линейки есть аппараты с интересной и забавной формой и принтом, которые понравятся малышам. Последние два типа объединяют одним термином «небулайзер» (от лат. nebula -
туман), т.е. прибор, распыляющий аэрозоль.
Последние два типа объединяют одним термином «небулайзер» (от лат. nebula -
туман), т.е. прибор, распыляющий аэрозоль. Ультразвук быстро и беззвучно разбивает
жидкость на мельчайшие частицы, способные проникнуть даже в бронхи диаметром
1-2 мм. Ультразвуковой ингалятор отличается высокой производительностью: за
10-15 минут он способен ввести в дыхательные пути до 30 мл лекарственного
аэрозоля, обеспечив тем самым максимально эффективное лечение воспалительных
процессов при рините, бронхите, острых респираторных заболеваниях, трахеите,
пневмонии, а также при аллергии и астме.
Ультразвук быстро и беззвучно разбивает
жидкость на мельчайшие частицы, способные проникнуть даже в бронхи диаметром
1-2 мм. Ультразвуковой ингалятор отличается высокой производительностью: за
10-15 минут он способен ввести в дыхательные пути до 30 мл лекарственного
аэрозоля, обеспечив тем самым максимально эффективное лечение воспалительных
процессов при рините, бронхите, острых респираторных заболеваниях, трахеите,
пневмонии, а также при аллергии и астме. Антибиотики и ингаляционные гормоны под
воздействием высокочастотных ультразвуковых волн разрушаются, поэтому для их
распыления нельзя применять ультразвуковые небулайзеры.
Антибиотики и ингаляционные гормоны под
воздействием высокочастотных ультразвуковых волн разрушаются, поэтому для их
распыления нельзя применять ультразвуковые небулайзеры. Легкий и невероятно
компактный, он помещается даже в небольшой дамской сумочке.
Легкий и невероятно
компактный, он помещается даже в небольшой дамской сумочке.  То есть небулайзер принадлежит к наиболее узкому разделу ингаляторов.
То есть небулайзер принадлежит к наиболее узкому разделу ингаляторов. Расщепляет лечебное средство на большие частицы, которые достигают лишь некоторые участки дыхательной системы. И его применяют только для проведения ингаляций с применением народных рецептов (лечебные травы, морская соль, минеральная вода).
Расщепляет лечебное средство на большие частицы, которые достигают лишь некоторые участки дыхательной системы. И его применяют только для проведения ингаляций с применением народных рецептов (лечебные травы, морская соль, минеральная вода). Этот вид ингалятора лекарственный раствор расщепляет на мелкие частицы за счет вибрации пластины излучателя. В размере частицы достигают до 5 мкм, и они с легкостью попадают даже в мелкие бронхи, результативно действуя на воспаление.
Этот вид ингалятора лекарственный раствор расщепляет на мелкие частицы за счет вибрации пластины излучателя. В размере частицы достигают до 5 мкм, и они с легкостью попадают даже в мелкие бронхи, результативно действуя на воспаление. К недостатку можно отнести то, что использование некоторых лекарственных препаратов в данном типе ингаляторов недопустимо, так как полезные свойства могут разрушаться под действием высокочастотной ультразвуковой волны.
К недостатку можно отнести то, что использование некоторых лекарственных препаратов в данном типе ингаляторов недопустимо, так как полезные свойства могут разрушаться под действием высокочастотной ультразвуковой волны. Эффективность лечения простудных заболеваний ими удваивается. Производители также продумали о мельчайших деталях безопасного применения устройств. Практически все марки небулайзера имеют автоматические таймеры отключения, в случае их перегревания. Все комплектующие детали выполнены из материалов, которые соответствуют общепринятым во всем мире стандартам безопасности, а также их можно дезинфицировать специальным медицинским раствором, приобрести который возможно в любой аптеке.
Эффективность лечения простудных заболеваний ими удваивается. Производители также продумали о мельчайших деталях безопасного применения устройств. Практически все марки небулайзера имеют автоматические таймеры отключения, в случае их перегревания. Все комплектующие детали выполнены из материалов, которые соответствуют общепринятым во всем мире стандартам безопасности, а также их можно дезинфицировать специальным медицинским раствором, приобрести который возможно в любой аптеке. лет назад. Первые приборы для ингаляции были изготовлены во Франции в XVIII в. В 1874 г. для прибора, с помощью которого осуществляют лечение, подобрали название – небулайзер от латинского слова «nebula» – туман или облачко. Оно очень точно описывает принцип действия прибора.
лет назад. Первые приборы для ингаляции были изготовлены во Франции в XVIII в. В 1874 г. для прибора, с помощью которого осуществляют лечение, подобрали название – небулайзер от латинского слова «nebula» – туман или облачко. Оно очень точно описывает принцип действия прибора.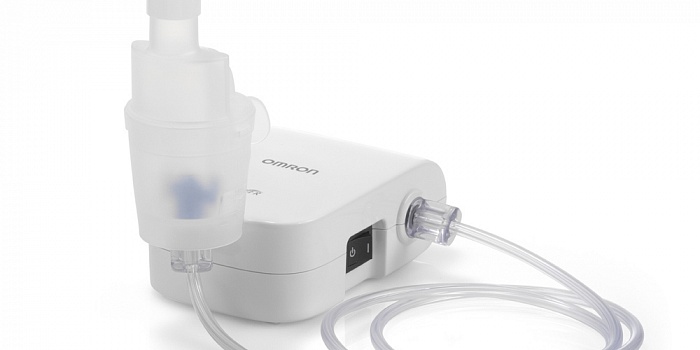 Потребителей заинтересовало, чем отличается юлайзер от небулайзера, и какой прибор им выгоднее приобрести.
Потребителей заинтересовало, чем отличается юлайзер от небулайзера, и какой прибор им выгоднее приобрести.
 Они:
Они:
 Работа их основана на испарении лекарственных веществ, частицы водяного пара прогревают носоглотку и верхние дыхательные пути, смягчают слизистые рта и носа. Применяется такой тип ингалятора при ангине, простуде, аллергии, гриппе, ОРЗ. Возможность использования в аппарате минеральных вод, эфирных и ароматических масел, отваров и настоев трав.
Работа их основана на испарении лекарственных веществ, частицы водяного пара прогревают носоглотку и верхние дыхательные пути, смягчают слизистые рта и носа. Применяется такой тип ингалятора при ангине, простуде, аллергии, гриппе, ОРЗ. Возможность использования в аппарате минеральных вод, эфирных и ароматических масел, отваров и настоев трав.

 С помощью ультразвуковых аппаратов целесообразно лечить бронхи, лёгкие.
С помощью ультразвуковых аппаратов целесообразно лечить бронхи, лёгкие.
 В режимных ингаляторах переключение происходит при повороте тумблера или смены пистона, помещённого в небулайзерную трубку. Вся эта процедура переключения несложная и займёт несколько секунд.
В режимных ингаляторах переключение происходит при повороте тумблера или смены пистона, помещённого в небулайзерную трубку. Вся эта процедура переключения несложная и займёт несколько секунд.
 д. В аппаратах, работающих в одном режиме и имеющих выход частиц меньше 5 микрон, не рекомендуется использовать масляные жидкости, так как мелкие частицы аэрозоля проникают глубоко и оседают в нижних отделах дыхательных путей, что может вызвать образование там масляной плёнки и побочного эффекта в виде масляной пневмонии.
д. В аппаратах, работающих в одном режиме и имеющих выход частиц меньше 5 микрон, не рекомендуется использовать масляные жидкости, так как мелкие частицы аэрозоля проникают глубоко и оседают в нижних отделах дыхательных путей, что может вызвать образование там масляной плёнки и побочного эффекта в виде масляной пневмонии.
 Компрессорные ингаляторы производства Babybelle с функцией аспиратора (промывание и очищение полости носа) актуальны для младенцев.
Компрессорные ингаляторы производства Babybelle с функцией аспиратора (промывание и очищение полости носа) актуальны для младенцев.
 Скорость распыления у таких небулайзеров от 0,2 до 0,4 мл/мин. Могут работать с непрерывным выходом аэрозоля, могут активироваться вдохом. Наличие клапана вдоха – выдоха снижает расход лекарственного препарата, он расходуется только на фазе вдоха. Это способствует минимальной потере лекарства. Остаточный объём ингаляционного раствора малый и составляет от 0,5 мл до 1,1 мл максимально (при разных режимах). Компрессорные небулайзеры нельзя наклонять, во время ингаляции они должны находиться на горизонтальной поверхности. Если требуется проведение процедуры лежачему человеку, то осуществить это возможно с помощью длинной соединительной трубки.
Скорость распыления у таких небулайзеров от 0,2 до 0,4 мл/мин. Могут работать с непрерывным выходом аэрозоля, могут активироваться вдохом. Наличие клапана вдоха – выдоха снижает расход лекарственного препарата, он расходуется только на фазе вдоха. Это способствует минимальной потере лекарства. Остаточный объём ингаляционного раствора малый и составляет от 0,5 мл до 1,1 мл максимально (при разных режимах). Компрессорные небулайзеры нельзя наклонять, во время ингаляции они должны находиться на горизонтальной поверхности. Если требуется проведение процедуры лежачему человеку, то осуществить это возможно с помощью длинной соединительной трубки.
 Ультразвуковые приборы работают только в вертикальном положении.
Ультразвуковые приборы работают только в вертикальном положении.


 Производительность небулайзера. Влияние объема разбавителя
Производительность небулайзера. Влияние объема разбавителя Сравнение эффективности суспензии дипропионата беклометазона
Сравнение эффективности суспензии дипропионата беклометазона
 Ex-
Ex- Текущее лабораторное определение «вдыхаемой массы»
Текущее лабораторное определение «вдыхаемой массы» Хотя небулайзеры развивались относительно независимо от лекарственных форм, которые они доставляют, MDI и DPI обязательно были разработаны для конкретных фармацевтических препаратов.
Хотя небулайзеры развивались относительно независимо от лекарственных форм, которые они доставляют, MDI и DPI обязательно были разработаны для конкретных фармацевтических препаратов. Рынок быстро отреагировал на изменения в потребностях потребителей, правительственных постановлениях и в фармацевтике. Производители ДИ заявляют, что их продукты при правильном использовании так же эффективны, как небулайзеры, в то время как производители небулайзеров подчеркивают, что ДИ часто используются неправильно.Сторонники обеих технологий предполагают, что их подходы лучше, как с точки зрения осаждения твердых частиц, так и с точки зрения экономии затрат. 1-4
Рынок быстро отреагировал на изменения в потребностях потребителей, правительственных постановлениях и в фармацевтике. Производители ДИ заявляют, что их продукты при правильном использовании так же эффективны, как небулайзеры, в то время как производители небулайзеров подчеркивают, что ДИ часто используются неправильно.Сторонники обеих технологий предполагают, что их подходы лучше, как с точки зрения осаждения твердых частиц, так и с точки зрения экономии затрат. 1-4  Обычные небулайзеры крайне неэффективны; большая часть аэрозоля уходит во время выдоха. Однако небулайзеры с поддержкой дыхания, включающие простые односторонние клапаны, могут ограничить потерю аэрозоля во время выдоха. Хотя они значительно дороже, чем их одноразовые аналоги, одноразовые небулайзеры могут обеспечивать более высокую производительность в целевом диапазоне, что приводит к значительно лучшему осаждению частиц и лучшим результатам, подтвержденным как объективными, так и субъективными отчетами. 5,6 Они могут стать стандартом для домашнего использования и предлагают привлекательную (хотя и не недорогую) альтернативу в учреждениях. Некоторые производители разработали портативные небулайзеры с компрессорным приводом, чтобы удовлетворить потребности пациентов в портативности. Воздушные компрессоры имеют репутацию выдающейся долговременной надежности, но создание портативного компрессора, который был бы легким и мощным, всегда было сложной задачей.
Обычные небулайзеры крайне неэффективны; большая часть аэрозоля уходит во время выдоха. Однако небулайзеры с поддержкой дыхания, включающие простые односторонние клапаны, могут ограничить потерю аэрозоля во время выдоха. Хотя они значительно дороже, чем их одноразовые аналоги, одноразовые небулайзеры могут обеспечивать более высокую производительность в целевом диапазоне, что приводит к значительно лучшему осаждению частиц и лучшим результатам, подтвержденным как объективными, так и субъективными отчетами. 5,6 Они могут стать стандартом для домашнего использования и предлагают привлекательную (хотя и не недорогую) альтернативу в учреждениях. Некоторые производители разработали портативные небулайзеры с компрессорным приводом, чтобы удовлетворить потребности пациентов в портативности. Воздушные компрессоры имеют репутацию выдающейся долговременной надежности, но создание портативного компрессора, который был бы легким и мощным, всегда было сложной задачей. 7 Несмотря на то, что они компактны и легки и позволяют использовать различные источники питания, их относительно сложная конструкция не позволяет им превзойти небулайзеры с приводом от компрессора по долговременной надежности. Они продолжали развиваться, становясь меньше, легче и несколько дешевле. Не все лекарства совместимы с ультразвуковыми небулайзерами. Будесонид и дорназа альфа не одобрены для использования в ультразвуковых небулайзерах.
7 Несмотря на то, что они компактны и легки и позволяют использовать различные источники питания, их относительно сложная конструкция не позволяет им превзойти небулайзеры с приводом от компрессора по долговременной надежности. Они продолжали развиваться, становясь меньше, легче и несколько дешевле. Не все лекарства совместимы с ультразвуковыми небулайзерами. Будесонид и дорназа альфа не одобрены для использования в ультразвуковых небулайзерах. Во-вторых, многодозовые лекарства в бутылках могут быть источником внутрибольничных инфекций. В-третьих, разовые дозы лекарств исключают возможные ошибки дозирования, присущие смешиванию каждой отдельной дозы. Возможно непреднамеренное применение небулайзера, загруженного только разбавителями или содержащего двойную дозу лекарства.Замена многодозовых лекарств на разовые лекарства была одобрена Институтом безопасной практики приема лекарств и Американским обществом фармацевтов систем здравоохранения.
Во-вторых, многодозовые лекарства в бутылках могут быть источником внутрибольничных инфекций. В-третьих, разовые дозы лекарств исключают возможные ошибки дозирования, присущие смешиванию каждой отдельной дозы. Возможно непреднамеренное применение небулайзера, загруженного только разбавителями или содержащего двойную дозу лекарства.Замена многодозовых лекарств на разовые лекарства была одобрена Институтом безопасной практики приема лекарств и Американским обществом фармацевтов систем здравоохранения.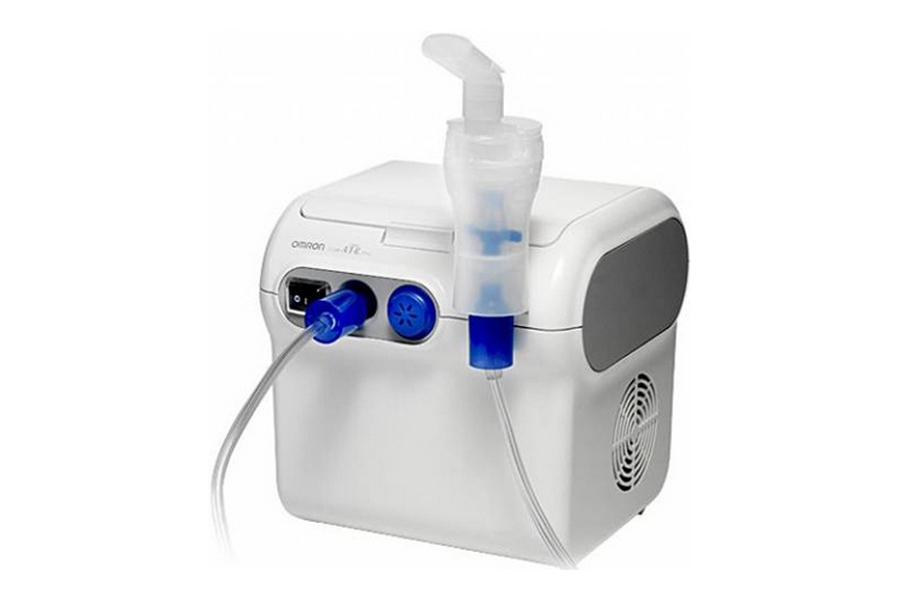
 Например, количество рецептов на салметерол через DPI увеличилось на 250% за 3 года по сравнению с рецептурой MDI. 12 Способность клиницистов обучать пациентов правильной технике была сложной при использовании DPI, как и в случае с MDI. Исследование 13 1997 года показало, что при тестировании на знание MDI и DPI, RT набрали 67%, MD — 48%, а RN — 39%. При демонстрации использования RT набрали только 60% на DPI, а MD получили 21%. Фармацевтическая промышленность отреагировала усовершенствованием конструкции DPI, что значительно упростило использование существующих продуктов для клиницистов и пациентов.Например, ранние DPI требовали, чтобы пациент загружал каждую дозу в камеру хранения; более современные устройства позволяют упростить загрузку дозировки, просто повернув диск или трубку. Как и в случае с ДИ, эффективная доставка лекарств с использованием СПИ зависит от способности пациента генерировать достаточный инспираторный поток, и СПИ не рекомендуются пациентам с острым бронхоспазмом или детям в возрасте до 6 лет.
Например, количество рецептов на салметерол через DPI увеличилось на 250% за 3 года по сравнению с рецептурой MDI. 12 Способность клиницистов обучать пациентов правильной технике была сложной при использовании DPI, как и в случае с MDI. Исследование 13 1997 года показало, что при тестировании на знание MDI и DPI, RT набрали 67%, MD — 48%, а RN — 39%. При демонстрации использования RT набрали только 60% на DPI, а MD получили 21%. Фармацевтическая промышленность отреагировала усовершенствованием конструкции DPI, что значительно упростило использование существующих продуктов для клиницистов и пациентов.Например, ранние DPI требовали, чтобы пациент загружал каждую дозу в камеру хранения; более современные устройства позволяют упростить загрузку дозировки, просто повернув диск или трубку. Как и в случае с ДИ, эффективная доставка лекарств с использованием СПИ зависит от способности пациента генерировать достаточный инспираторный поток, и СПИ не рекомендуются пациентам с острым бронхоспазмом или детям в возрасте до 6 лет. 7 Однако последние разработки могут обеспечивать терапевтическое воздействие. дозы с гораздо более низкими потоками вдоха, чем требовалось ранее. 14
7 Однако последние разработки могут обеспечивать терапевтическое воздействие. дозы с гораздо более низкими потоками вдоха, чем требовалось ранее. 14  Сейчас признано, что недостаточно просто иметь доступную ингаляционную терапию по назначению; врачам и другим поставщикам медицинских услуг необходимо базовое понимание науки об аэрозолях, ингаляционных составах, устройствах доставки и биоэквивалентности продуктов, чтобы назначать эти методы лечения оптимальным образом ». 15
Сейчас признано, что недостаточно просто иметь доступную ингаляционную терапию по назначению; врачам и другим поставщикам медицинских услуг необходимо базовое понимание науки об аэрозолях, ингаляционных составах, устройствах доставки и биоэквивалентности продуктов, чтобы назначать эти методы лечения оптимальным образом ». 15  Bowton DL, Goldsmith WM, Haponik EF. Замена дозированных ингаляторов на ручные небулайзеры: успех и экономия средств в крупной больнице неотложной помощи. Сундук.1992; 101: 305-308.
Bowton DL, Goldsmith WM, Haponik EF. Замена дозированных ингаляторов на ручные небулайзеры: успех и экономия средств в крупной больнице неотложной помощи. Сундук.1992; 101: 305-308.  Гарольд С., Нельсон Х. Сравнение коммерческих струйных небулайзеров. Сундук. 1994; 106: 1788-1792.
Гарольд С., Нельсон Х. Сравнение коммерческих струйных небулайзеров. Сундук. 1994; 106: 1788-1792. 
 Br J Clin Pharmacol. 2003; 56: 600-612.
Br J Clin Pharmacol. 2003; 56: 600-612. Другой доступный тип ингалятора — это DPI (ингалятор сухого порошка), в котором используется рассчитанная доза порошкообразного лекарства, содержащегося в обычной капсуле, требующей ручной загрузки.
Другой доступный тип ингалятора — это DPI (ингалятор сухого порошка), в котором используется рассчитанная доза порошкообразного лекарства, содержащегося в обычной капсуле, требующей ручной загрузки. После этого пациенту необходимо задержать дыхание на 10 секунд, чтобы позволить аэрозолям осесть на стенках бронхов.Распылители
После этого пациенту необходимо задержать дыхание на 10 секунд, чтобы позволить аэрозолям осесть на стенках бронхов.Распылители  Д.Однако небулайзеры громоздкие, их сложно переносить и они дороже ингаляторов. Безосновательно, что небулайзер лучше ингалятора. Фактически, побочные эффекты, такие как беспокойство и тремор из-за лекарств от астмы, чаще возникают при доставке через небулайзер.
Д.Однако небулайзеры громоздкие, их сложно переносить и они дороже ингаляторов. Безосновательно, что небулайзер лучше ингалятора. Фактически, побочные эффекты, такие как беспокойство и тремор из-за лекарств от астмы, чаще возникают при доставке через небулайзер.
 Однако при использовании неправильной техники некоторые лекарства могут быть потеряны. В случае дозированного ингалятора мундштук необходимо плотно прилегать к губам и вдыхать, сохраняя при этом герметичность.
Однако при использовании неправильной техники некоторые лекарства могут быть потеряны. В случае дозированного ингалятора мундштук необходимо плотно прилегать к губам и вдыхать, сохраняя при этом герметичность. Фактически, одно исследование показало, что только 5% пациентов правильно используют дозированные ингаляторы.
Фактически, одно исследование показало, что только 5% пациентов правильно используют дозированные ингаляторы. С небулайзером можно использовать как быстродействующие, так и долгосрочные лекарства, включая бронходилататоры и кортикостероиды.
С небулайзером можно использовать как быстродействующие, так и долгосрочные лекарства, включая бронходилататоры и кортикостероиды.

 В отличие от других форм ингаляторов, SMI не требуют, чтобы вы синхронизировали дыхание с доставкой лекарства. SMI очень эффективны при доставке лекарств в легкие.
В отличие от других форм ингаляторов, SMI не требуют, чтобы вы синхронизировали дыхание с доставкой лекарства. SMI очень эффективны при доставке лекарств в легкие. Если вы не получаете той выгоды, которую, по вашему мнению, должны иметь от вашего текущего устройства, поговорите со своим врачом, чтобы узнать, что вы можете сделать, чтобы упростить его использование.
Если вы не получаете той выгоды, которую, по вашему мнению, должны иметь от вашего текущего устройства, поговорите со своим врачом, чтобы узнать, что вы можете сделать, чтобы упростить его использование.

 После каждой процедуры ополаскивайте чашу небулайзера теплой водой. Стряхните лишнюю воду и дайте высохнуть на воздухе.
После каждой процедуры ополаскивайте чашу небулайзера теплой водой. Стряхните лишнюю воду и дайте высохнуть на воздухе.
 Реклама на нашем сайте помогает поддерживать нашу миссию. Мы не поддерживаем продукты или услуги, не принадлежащие Cleveland Clinic.
Политика
Реклама на нашем сайте помогает поддерживать нашу миссию. Мы не поддерживаем продукты или услуги, не принадлежащие Cleveland Clinic.
Политика Когда вам прописывают дыхательные процедуры дома, вам понадобится воздушный компрессор и небулайзер. Воздушный компрессор — это то, на что он похож. Это небольшое устройство, которое сжимает воздух в помещении и приводит в действие небулайзер.
Когда вам прописывают дыхательные процедуры дома, вам понадобится воздушный компрессор и небулайзер. Воздушный компрессор — это то, на что он похож. Это небольшое устройство, которое сжимает воздух в помещении и приводит в действие небулайзер. Но лучше всего следовать рекомендациям производителя. Если их использовать после этого периода, материал, из которого изготовлен небулайзер, может выйти из строя.Туман может замедляться, что мешает полноценному лечению.
Но лучше всего следовать рекомендациям производителя. Если их использовать после этого периода, материал, из которого изготовлен небулайзер, может выйти из строя.Туман может замедляться, что мешает полноценному лечению. Один из вариантов — иметь многоразовый небулайзер для домашнего использования и иметь под рукой одноразовый блок для путешествий.
Один из вариантов — иметь многоразовый небулайзер для домашнего использования и иметь под рукой одноразовый блок для путешествий. Наиболее распространенная система состоит из распылителя и воздушного компрессора, который находится на столе и питается от розетки. Это самые распространенные устройства, главным образом потому, что они наиболее доступны по цене. Один конец кислородной трубки подсоединяется к отверстию для выпуска воздуха на воздушном компрессоре, а другой конец — к отверстию для впуска воздуха в нижней части чашки небулайзера. Тем не менее, существует множество различных типов небулайзерных систем.
Наиболее распространенная система состоит из распылителя и воздушного компрессора, который находится на столе и питается от розетки. Это самые распространенные устройства, главным образом потому, что они наиболее доступны по цене. Один конец кислородной трубки подсоединяется к отверстию для выпуска воздуха на воздушном компрессоре, а другой конец — к отверстию для впуска воздуха в нижней части чашки небулайзера. Тем не менее, существует множество различных типов небулайзерных систем. Отрицательное давление рядом с потоком всасывает воду в поток, создавая вдыхаемый туман.
Отрицательное давление рядом с потоком всасывает воду в поток, создавая вдыхаемый туман. По этой причине, какой из них использовать, решать вам. Обычно маленькие дети используют маску, а взрослые — мундштук. Что Вы предпочитаете? 2
По этой причине, какой из них использовать, решать вам. Обычно маленькие дети используют маску, а взрослые — мундштук. Что Вы предпочитаете? 2 
 Доступны и другие варианты, в том числе переносные, если вы готовы покрыть расходы.
Доступны и другие варианты, в том числе переносные, если вы готовы покрыть расходы.


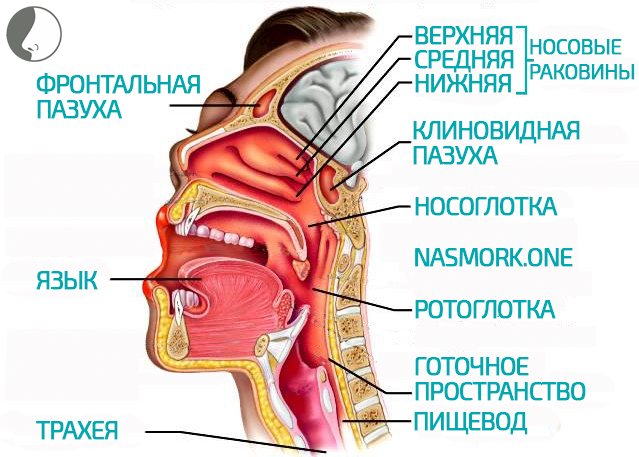






















 Стимулирует клетки слизистой оболочки бронхов, секрет которых лизирует фибрин.
Стимулирует клетки слизистой оболочки бронхов, секрет которых лизирует фибрин. Основной ролью ацетилцистеина является поддержание надлежащего уровня концентрации глутатиона, что обеспечивает защиту для клеток.
Основной ролью ацетилцистеина является поддержание надлежащего уровня концентрации глутатиона, что обеспечивает защиту для клеток.
 Период полувыведения препарата из плазмы крови (T1/2) составляет приблизительно 1 ч и зависит от скорости биотрансформации в печени. При нарушениях функции печени T1/2 ацетилцистеина может увеличиваться до 8 ч.
Период полувыведения препарата из плазмы крови (T1/2) составляет приблизительно 1 ч и зависит от скорости биотрансформации в печени. При нарушениях функции печени T1/2 ацетилцистеина может увеличиваться до 8 ч.
 Этим объясняется действие ацетилцистеина в качестве антидота при отравлении парацетамолом.
Этим объясняется действие ацетилцистеина в качестве антидота при отравлении парацетамолом. 02.16
02.16 №: ЛП-000547
от 12.05.11
№: ЛП-000547
от 12.05.11 5 г: фильтр-пакеты 10 или 20 шт.
5 г: фильтр-пакеты 10 или 20 шт. 35 г , 50 г, 75 г или 100 г
35 г , 50 г, 75 г или 100 г №: Р N003946/01
от 15.10.09
№: Р N003946/01
от 15.10.09 35 г, 50 г, 75 г или 100 г
35 г, 50 г, 75 г или 100 г №: 77/157/3
от 24.02.77
№: 77/157/3
от 24.02.77 №: 77/157/3
от 24.02.77
№: 77/157/3
от 24.02.77 №: 77/157/3
от 24.02.77
№: 77/157/3
от 24.02.77 №: 77/157/3
от 24.02.77
№: 77/157/3
от 24.02.77 №: 77/157/3
от 24.02.77
№: 77/157/3
от 24.02.77 №: 77/157/3
от 24.02.77
№: 77/157/3
от 24.02.77 №: 77/157/3
от 24.02.77
№: 77/157/3
от 24.02.77 №: 77/157/3
от 24.02.77
№: 77/157/3
от 24.02.77 №: ЛП-000448
от 01.03.11
№: ЛП-000448
от 01.03.11



 №: ЛСР-006924/10
от 21.07.10
№: ЛСР-006924/10
от 21.07.10 №: ЛСР-004674/07
от 11.12.07
№: ЛСР-004674/07
от 11.12.07 V.
(Нидерланды)
V.
(Нидерланды) и местн. прим. 36 000 МЕ/1 г: туба 12 г
и местн. прим. 36 000 МЕ/1 г: туба 12 г
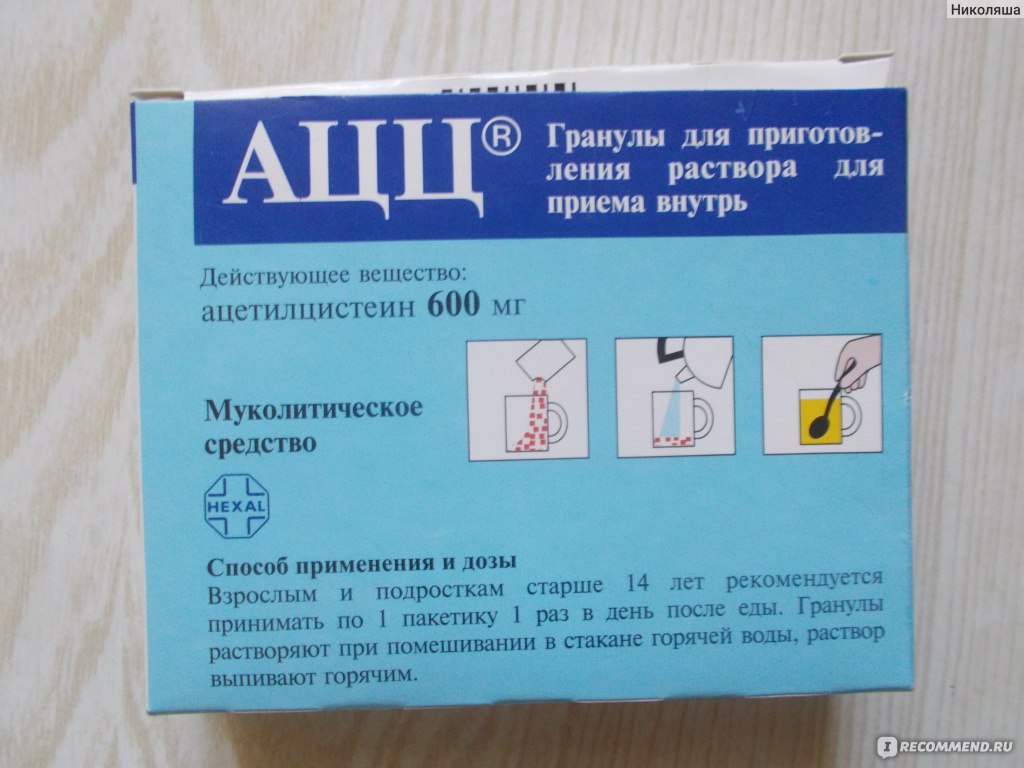 25 г , 30 г, 40 г или 60 г
25 г , 30 г, 40 г или 60 г №: ЛП-001120
от 03.11.11
№: ЛП-001120
от 03.11.11 №: ЛС-002663
от 30.12.11
№: ЛС-002663
от 30.12.11 №: 77/157/3
от 24.02.77
№: 77/157/3
от 24.02.77 №: 77/157/3
от 24.02.77
№: 77/157/3
от 24.02.77 №: 77/157/3
от 24.02.77
№: 77/157/3
от 24.02.77 №: 77/157/3
от 24.02.77
№: 77/157/3
от 24.02.77 №: 77/157/3
от 24.02.77
№: 77/157/3
от 24.02.77 №: 77/157/3
от 24.02.77
№: 77/157/3
от 24.02.77 №: 77/157/3
от 24.02.77
№: 77/157/3
от 24.02.77 №: 77/157/3
от 24.02.77
№: 77/157/3
от 24.02.77 №: ЛП-000530
от 12.05.11
№: ЛП-000530
от 12.05.11 №: Р N001734/01
от 17.07.08
№: Р N001734/01
от 17.07.08 5 г: фильтр-пакеты 10 или 20 шт.
5 г: фильтр-пакеты 10 или 20 шт.

 №: Р N001344/01
от 05.09.08
№: Р N001344/01
от 05.09.08
 №: ЛСР-004675/07
от 11.12.07
№: ЛСР-004675/07
от 11.12.07
 Этим объясняется действие ацетилцистеина в качестве антидота при отравлении парацетамолом.
Этим объясняется действие ацетилцистеина в качестве антидота при отравлении парацетамолом. 3 раза в день или по 2 пак.2 раза в день АЦЦ® 100 мг (300–400 мг в день). АЦЦ® 200 мг следует принимать по 1/2 пак. 3 раза в день или по 1 пак. 2 раза в день (300–400 мг в день).
3 раза в день или по 2 пак.2 раза в день АЦЦ® 100 мг (300–400 мг в день). АЦЦ® 200 мг следует принимать по 1/2 пак. 3 раза в день или по 1 пак. 2 раза в день (300–400 мг в день). При кратковременных простудных заболеваниях длительность приема составляет 5–7 дней. При длительных заболеваниях длительность терапии определяется лечащим врачом. При хронических бронхитах и муковисцидозе препарат следует принимать более длительное время для достижения профилактического эффекта при инфекциях.
При кратковременных простудных заболеваниях длительность приема составляет 5–7 дней. При длительных заболеваниях длительность терапии определяется лечащим врачом. При хронических бронхитах и муковисцидозе препарат следует принимать более длительное время для достижения профилактического эффекта при инфекциях. В этом случае рекомендуется использовать препарат АЦЦ® в других лекарственных формах с более низким содержанием ацетилцистеина.
В этом случае рекомендуется использовать препарат АЦЦ® в других лекарственных формах с более низким содержанием ацетилцистеина.

 Беременность и лактация:
Данные по применению ацетилцистеина в период беременности и грудного вскармливания ограничены, поэтому применение препарата при беременности противопоказано.
В случае необходимости применения препарата в период грудного вскармливания следует решить вопрос о его прекращении.
Беременность и лактация:
Данные по применению ацетилцистеина в период беременности и грудного вскармливания ограничены, поэтому применение препарата при беременности противопоказано.
В случае необходимости применения препарата в период грудного вскармливания следует решить вопрос о его прекращении. При кратковременных простудных заболеваниях длительность курса составляет 5-7 дней. При длительных заболеваниях курс терапии определяется лечащим врачом. При хронических бронхитах и муковисцидозе препарат следует принимать более длительное время для достижения профилактического эффекта при инфекциях.
При отсутствии других назначений рекомендуется придерживаться следующих дозировок:
Муколитическая терапия: взрослые и подростки старше 14 лет: 1 пакетик (600 мг) 1 раз в день.
При кратковременных простудных заболеваниях длительность курса составляет 5-7 дней. При длительных заболеваниях курс терапии определяется лечащим врачом. При хронических бронхитах и муковисцидозе препарат следует принимать более длительное время для достижения профилактического эффекта при инфекциях.
При отсутствии других назначений рекомендуется придерживаться следующих дозировок:
Муколитическая терапия: взрослые и подростки старше 14 лет: 1 пакетик (600 мг) 1 раз в день. При применении ацетилцистеина очень редко сообщалось о случаях развития тяжелых аллергических реакций, таких как синдром Стивенса-Джонсона и токсический эпидермальный некролиз (синдром Лайелла). При возникновении изменений кожи и слизистых оболочек следует немедленно обратиться к врачу, прием препарата необходимо прекратить.
Не следует принимать препарат непосредственно перед сном (рекомендуется принимать препарат до 18.00).
Нет необходимости в специальных мерах предосторожности при уничтожении неиспользованного препарата АЦЦ®.
Влияние на способность управлять трансп. ср. и мех.:
Данных об отрицательном влиянии препарата АЦЦ® в рекомендуемых дозах на способность управлять транспортными средствами и выполнять другие виды деятельности, требующие концентрации внимания и быстроты психомоторных реакций, нет.
Условия хранения:
При температуре не выше 25 °С.
Взаимодействие с другими препаратами: При одновременном применении ацетилцистеина и противокашлевых средств из-за подавления кашлевого рефлекса может возникнуть застой мокроты.
При применении ацетилцистеина очень редко сообщалось о случаях развития тяжелых аллергических реакций, таких как синдром Стивенса-Джонсона и токсический эпидермальный некролиз (синдром Лайелла). При возникновении изменений кожи и слизистых оболочек следует немедленно обратиться к врачу, прием препарата необходимо прекратить.
Не следует принимать препарат непосредственно перед сном (рекомендуется принимать препарат до 18.00).
Нет необходимости в специальных мерах предосторожности при уничтожении неиспользованного препарата АЦЦ®.
Влияние на способность управлять трансп. ср. и мех.:
Данных об отрицательном влиянии препарата АЦЦ® в рекомендуемых дозах на способность управлять транспортными средствами и выполнять другие виды деятельности, требующие концентрации внимания и быстроты психомоторных реакций, нет.
Условия хранения:
При температуре не выше 25 °С.
Взаимодействие с другими препаратами: При одновременном применении ацетилцистеина и противокашлевых средств из-за подавления кашлевого рефлекса может возникнуть застой мокроты.
 Отправляя свою информацию выше, вы соглашаетесь с тем, что предоставляемая вами информация будет регулироваться Политикой конфиденциальности нашего сайта.
Отправляя свою информацию выше, вы соглашаетесь с тем, что предоставляемая вами информация будет регулироваться Политикой конфиденциальности нашего сайта. Отправляя свою информацию выше, вы соглашаетесь с тем, что предоставляемая вами информация будет регулироваться Политикой конфиденциальности нашего сайта.
Отправляя свою информацию выше, вы соглашаетесь с тем, что предоставляемая вами информация будет регулироваться Политикой конфиденциальности нашего сайта.

 Не принимайте это лекарство дольше, чем рекомендовано вашим врачом или медицинским работником.
Не принимайте это лекарство дольше, чем рекомендовано вашим врачом или медицинским работником.

 Его основной ингредиент — полиэтиленгликоль (ПЭГ). Использование слишком большого количества Миралакса может вызвать противоположные эффекты запора: жидкие корма и диарею. Если вы хотите попробовать Миралакс, узнайте у педиатра лучшую дозу для вашего ребенка.
Его основной ингредиент — полиэтиленгликоль (ПЭГ). Использование слишком большого количества Миралакса может вызвать противоположные эффекты запора: жидкие корма и диарею. Если вы хотите попробовать Миралакс, узнайте у педиатра лучшую дозу для вашего ребенка.
 Фактически, исследователи пришли к выводу, что «негативное общественное восприятие, вызванное сообщениями СМИ и усиленное интернет-активностью, привело к» большему количеству жалоб на побочные эффекты, а также большему количеству отказов со стороны родителей давать своим детям ПЭГ.
Фактически, исследователи пришли к выводу, что «негативное общественное восприятие, вызванное сообщениями СМИ и усиленное интернет-активностью, привело к» большему количеству жалоб на побочные эффекты, а также большему количеству отказов со стороны родителей давать своим детям ПЭГ.
 Обычно это не вызывает беспокойства и не требует приема лекарств.
Обычно это не вызывает беспокойства и не требует приема лекарств. 0000005725 00000 н.
0000005767 00000 н.
0000007615 00000 н.
0000008168 00000 п.
0000008705 00000 н.
0000009236 00000 п.
0000009281 00000 п.
0000009316 00000 п.
0000009361 00000 п.
0000017293 00000 п.
0000019643 00000 п.
0000024820 00000 п.
0000026402 00000 п.
0000032807 00000 п.
0000033362 00000 п.
0000033902 00000 п.
0000035670 00000 п.
0000036067 00000 п.
0000036570 00000 п.
0000036597 00000 п.
0000041602 00000 п.
0000048124 00000 п.
0000050772 00000 п.
0000051199 00000 п.
0000051777 00000 п.
0000051890 00000 п.
0000052013 00000 п.
0000052129 00000 п.
0000052240 00000 п.
0000052262 00000 п.
0000052339 00000 п.
0000059192 00000 п.
0000059508 00000 п.
0000059571 00000 п.
0000059685 00000 п.
0000059707 00000 п.
0000059784 00000 п.
0000066545 00000 п.
0000066858 00000 п.
0000066921 00000 п.
0000067035 00000 п.
0000067149 00000 п.
0000067171 00000 п.
0000067248 00000 п.
0000067361 00000 п.
0000067433 00000 п.
0000067619 00000 п.
0000067899 00000 н.
0000005725 00000 н.
0000005767 00000 н.
0000007615 00000 н.
0000008168 00000 п.
0000008705 00000 н.
0000009236 00000 п.
0000009281 00000 п.
0000009316 00000 п.
0000009361 00000 п.
0000017293 00000 п.
0000019643 00000 п.
0000024820 00000 п.
0000026402 00000 п.
0000032807 00000 п.
0000033362 00000 п.
0000033902 00000 п.
0000035670 00000 п.
0000036067 00000 п.
0000036570 00000 п.
0000036597 00000 п.
0000041602 00000 п.
0000048124 00000 п.
0000050772 00000 п.
0000051199 00000 п.
0000051777 00000 п.
0000051890 00000 п.
0000052013 00000 п.
0000052129 00000 п.
0000052240 00000 п.
0000052262 00000 п.
0000052339 00000 п.
0000059192 00000 п.
0000059508 00000 п.
0000059571 00000 п.
0000059685 00000 п.
0000059707 00000 п.
0000059784 00000 п.
0000066545 00000 п.
0000066858 00000 п.
0000066921 00000 п.
0000067035 00000 п.
0000067149 00000 п.
0000067171 00000 п.
0000067248 00000 п.
0000067361 00000 п.
0000067433 00000 п.
0000067619 00000 п.
0000067899 00000 н. 0000067962 00000 п.
0000068078 00000 п.
0000068100 00000 н.
0000068177 00000 п.
0000068249 00000 п.
0000068427 00000 н.
0000068705 00000 п.
0000068768 00000 п.
0000068884 00000 п.
0000071993 00000 п.
0000072403 00000 п.
0000072911 00000 п.
0000075434 00000 п.
0000075820 00000 п.
0000076293 00000 п.
0000079702 00000 п.
0000080069 00000 п.
0000080520 00000 п.
0000083826 00000 п.
0000084260 00000 п.
0000084765 00000 п.
0000088124 00000 п.
0000088548 00000 п.
0000089041 00000 п.
0000091133 00000 п.
0000091469 00000 п.
0000091871 00000 п.
0000093471 00000 п.
0000093792 00000 п.
0000094184 00000 п.
0000094413 00000 п.
0000094801 00000 п.
0000095030 00000 п.
0000095172 00000 п.
0000095315 00000 п.
0000095417 00000 п.
0000095786 00000 п.
0000096163 00000 п.
0000096281 00000 п.
0000096424 00000 н.
0000096530 00000 п.
0000096637 00000 п.
0000103375 00000 п.
0000103413 00000 п.
0000110152 00000 н.
0000110191 00000 п.
0000146017 00000 н.
0000146056 00000 н.
0000067962 00000 п.
0000068078 00000 п.
0000068100 00000 н.
0000068177 00000 п.
0000068249 00000 п.
0000068427 00000 н.
0000068705 00000 п.
0000068768 00000 п.
0000068884 00000 п.
0000071993 00000 п.
0000072403 00000 п.
0000072911 00000 п.
0000075434 00000 п.
0000075820 00000 п.
0000076293 00000 п.
0000079702 00000 п.
0000080069 00000 п.
0000080520 00000 п.
0000083826 00000 п.
0000084260 00000 п.
0000084765 00000 п.
0000088124 00000 п.
0000088548 00000 п.
0000089041 00000 п.
0000091133 00000 п.
0000091469 00000 п.
0000091871 00000 п.
0000093471 00000 п.
0000093792 00000 п.
0000094184 00000 п.
0000094413 00000 п.
0000094801 00000 п.
0000095030 00000 п.
0000095172 00000 п.
0000095315 00000 п.
0000095417 00000 п.
0000095786 00000 п.
0000096163 00000 п.
0000096281 00000 п.
0000096424 00000 н.
0000096530 00000 п.
0000096637 00000 п.
0000103375 00000 п.
0000103413 00000 п.
0000110152 00000 н.
0000110191 00000 п.
0000146017 00000 н.
0000146056 00000 н. 0000181671 00000 н.
0000181710 00000 н.
0000216958 00000 н.
0000216997 00000 н.
0000217401 00000 н.
0000217498 00000 н.
0000217651 00000 н.
0000218038 00000 н.
0000218135 00000 п.
0000218280 00000 н.
0000225136 00000 н.
0000230010 00000 н.
0000244493 00000 н.
0000244880 00000 н.
0000244977 00000 н.
0000245122 00000 н.
0000245509 00000 н.
0000245606 00000 н.
0000245751 00000 н.
0000284983 00000 н.
0000289269 00000 н.
0000304946 00000 н.
0000311179 00000 н.
0000311566 00000 н.
0000311663 00000 н.
0000311808 00000 н.
0000327000 00000 н.
0000327405 00000 н.
0000327502 00000 н.
0000327647 00000 н.
0000332282 00000 н.
0000339962 00000 н.
0000340349 00000 н.
0000340446 00000 н.
0000340591 00000 н.
0000355801 00000 н.
0000389980 00000 н.
0000390367 00000 н.
0000390464 00000 н.
0000390609 00000 н.
0000402748 00000 н.
0000431987 00000 н.
0000432275 00000 н.
0000432372 00000 н.
0000432525 00000 н.
0000466531 00000 н.
0000466918 00000 н.
0000467015 00000 н.
0000181671 00000 н.
0000181710 00000 н.
0000216958 00000 н.
0000216997 00000 н.
0000217401 00000 н.
0000217498 00000 н.
0000217651 00000 н.
0000218038 00000 н.
0000218135 00000 п.
0000218280 00000 н.
0000225136 00000 н.
0000230010 00000 н.
0000244493 00000 н.
0000244880 00000 н.
0000244977 00000 н.
0000245122 00000 н.
0000245509 00000 н.
0000245606 00000 н.
0000245751 00000 н.
0000284983 00000 н.
0000289269 00000 н.
0000304946 00000 н.
0000311179 00000 н.
0000311566 00000 н.
0000311663 00000 н.
0000311808 00000 н.
0000327000 00000 н.
0000327405 00000 н.
0000327502 00000 н.
0000327647 00000 н.
0000332282 00000 н.
0000339962 00000 н.
0000340349 00000 н.
0000340446 00000 н.
0000340591 00000 н.
0000355801 00000 н.
0000389980 00000 н.
0000390367 00000 н.
0000390464 00000 н.
0000390609 00000 н.
0000402748 00000 н.
0000431987 00000 н.
0000432275 00000 н.
0000432372 00000 н.
0000432525 00000 н.
0000466531 00000 н.
0000466918 00000 н.
0000467015 00000 н. 0000467160 00000 п.
0000489454 00000 н.
0000511735 00000 н.
0000530650 00000 н.
0000559768 00000 н.
0000564635 00000 н.
0000564709 00000 н.
0000565096 00000 н.
0000565193 00000 н.
0000565338 00000 н.
0000565703 00000 н.
0000565777 00000 н.
0000565832 00000 н.
0000565877 00000 н.
0000565908 00000 н.
0000565982 00000 п.
0000566095 00000 п.
0000574302 00000 н.
0000574632 00000 н.
0000574698 00000 н.
0000574814 00000 н.
0000583021 00000 н.
0000585067 00000 н.
0000585431 00000 н.
0000585505 00000 н.
0000585560 00000 н.
0000585605 00000 н.
0000585636 00000 н.
0000585710 00000 н.
0000586521 00000 н.
0000586847 00000 н.
0000586913 00000 н.
0000587029 00000 н.
0000587840 00000 н.
0000588164 00000 п.
0000588524 00000 н.
0000588598 00000 н.
0000588629 00000 н.
0000588703 00000 н.
0000589033 00000 н.
0000589099 00000 н.
0000589215 00000 н.
0000589579 00000 п.
0000589653 00000 н.
0000589684 00000 н.
0000589758 00000 н.
0000594358 00000 п.
0000594685 00000 н.
0000467160 00000 п.
0000489454 00000 н.
0000511735 00000 н.
0000530650 00000 н.
0000559768 00000 н.
0000564635 00000 н.
0000564709 00000 н.
0000565096 00000 н.
0000565193 00000 н.
0000565338 00000 н.
0000565703 00000 н.
0000565777 00000 н.
0000565832 00000 н.
0000565877 00000 н.
0000565908 00000 н.
0000565982 00000 п.
0000566095 00000 п.
0000574302 00000 н.
0000574632 00000 н.
0000574698 00000 н.
0000574814 00000 н.
0000583021 00000 н.
0000585067 00000 н.
0000585431 00000 н.
0000585505 00000 н.
0000585560 00000 н.
0000585605 00000 н.
0000585636 00000 н.
0000585710 00000 н.
0000586521 00000 н.
0000586847 00000 н.
0000586913 00000 н.
0000587029 00000 н.
0000587840 00000 н.
0000588164 00000 п.
0000588524 00000 н.
0000588598 00000 н.
0000588629 00000 н.
0000588703 00000 н.
0000589033 00000 н.
0000589099 00000 н.
0000589215 00000 н.
0000589579 00000 п.
0000589653 00000 н.
0000589684 00000 н.
0000589758 00000 н.
0000594358 00000 п.
0000594685 00000 н.
 Что делать, если из уха течет прозрачная жидкость? Выделения из уха всегда настораживают, так как этот симптом совершенно не характерен для данного органа. Врачами течение прозрачной жидкости из ушей называется оторея. Это не болезнь, но признак заболевания в организме. Для установления точной причины необходим осмотр врача.
Что делать, если из уха течет прозрачная жидкость? Выделения из уха всегда настораживают, так как этот симптом совершенно не характерен для данного органа. Врачами течение прозрачной жидкости из ушей называется оторея. Это не болезнь, но признак заболевания в организме. Для установления точной причины необходим осмотр врача. Антибактериальную терапию – применяются «Амоксициллин», «Цефуроксим», «Аугментин» и другие, в зависимости от стадии и особенностей развития заболевания, а также от возраста пациента. Курс приема антибиотиков должен составлять не менее 10 дней, даже при заметном улучшении состояния через некоторое время после начала лечения. Помимо препаратов для приема внутрь, используются капли для ушей «Фугентин», «Отофа», «Кандибиотик».
Антибактериальную терапию – применяются «Амоксициллин», «Цефуроксим», «Аугментин» и другие, в зависимости от стадии и особенностей развития заболевания, а также от возраста пациента. Курс приема антибиотиков должен составлять не менее 10 дней, даже при заметном улучшении состояния через некоторое время после начала лечения. Помимо препаратов для приема внутрь, используются капли для ушей «Фугентин», «Отофа», «Кандибиотик».









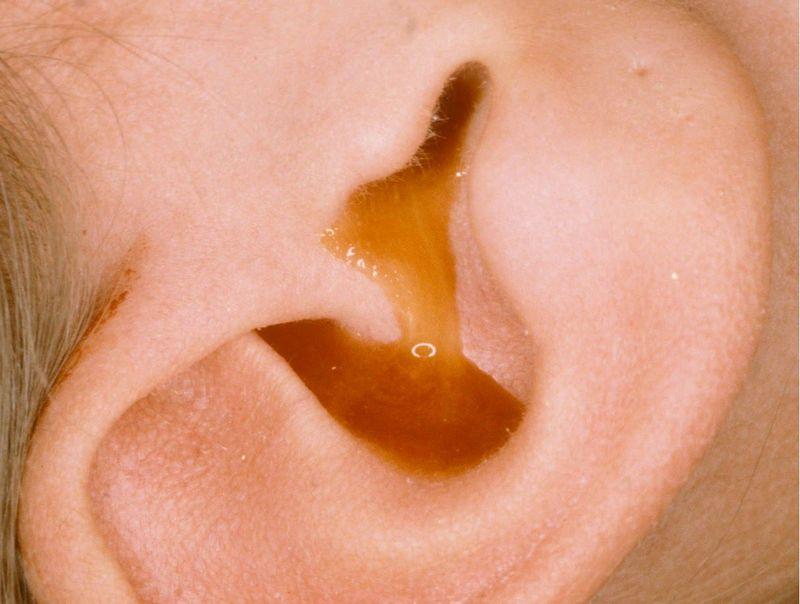
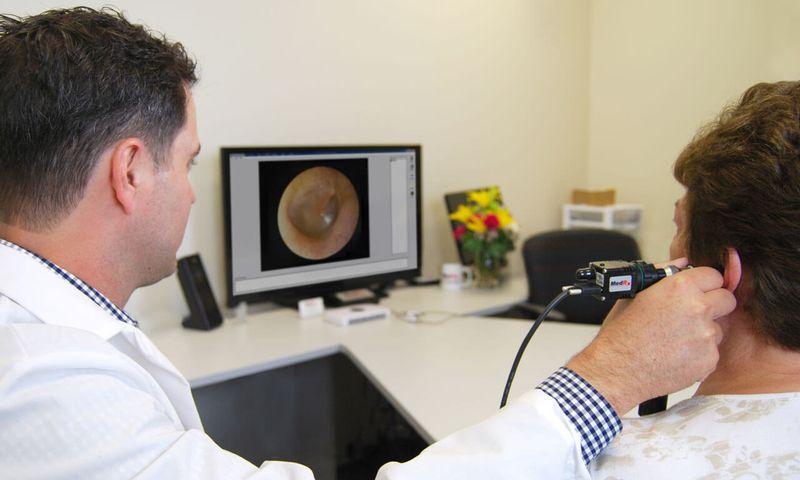





 В зависимости от наличия или отсутствия мокроты кашель разделяют на сухой и влажный.
В зависимости от наличия или отсутствия мокроты кашель разделяют на сухой и влажный.
 Таким образом может сформироваться замкнутый круг, при котором сам кашель провоцирует новые приступы кашля. В этом случае облегчения состояния не наблюдается. Поэтому необходимо четко понимать, как облегчить сухой кашель у ребенка при простуде, не допустить затягивания этого состояния и ухудшения самочувствия малыша.
Таким образом может сформироваться замкнутый круг, при котором сам кашель провоцирует новые приступы кашля. В этом случае облегчения состояния не наблюдается. Поэтому необходимо четко понимать, как облегчить сухой кашель у ребенка при простуде, не допустить затягивания этого состояния и ухудшения самочувствия малыша.
 Связано с отеком слизистой оболочки гортани на фоне вирусной инфекции. В результате сужается дыхательный просвет и малышу становится труднее дышать. При этом в большинстве случаев состояние ребенка ухудшается ночью или в предрассветное время. Кашель по звуку отрывистый и резкий — «лающий», наблюдается осиплый голос. Дыхание затрудняется и становится «шумным». При таких симптомах необходимо как можно скорее вызвать скорую медицинскую помощь, чтобы не допустить ухудшения ситуации и возникновения удушья. В будущем врач может порекомендовать приобрести специальный ингалятор для купирования подобных приступов, так как при возникновении ложного крупа высока вероятность его повторения в будущем. Впрочем, к 4-5 годам у ребенка обычно такие приступы проявляются всё реже и впоследствии вовсе исчезают.
Связано с отеком слизистой оболочки гортани на фоне вирусной инфекции. В результате сужается дыхательный просвет и малышу становится труднее дышать. При этом в большинстве случаев состояние ребенка ухудшается ночью или в предрассветное время. Кашель по звуку отрывистый и резкий — «лающий», наблюдается осиплый голос. Дыхание затрудняется и становится «шумным». При таких симптомах необходимо как можно скорее вызвать скорую медицинскую помощь, чтобы не допустить ухудшения ситуации и возникновения удушья. В будущем врач может порекомендовать приобрести специальный ингалятор для купирования подобных приступов, так как при возникновении ложного крупа высока вероятность его повторения в будущем. Впрочем, к 4-5 годам у ребенка обычно такие приступы проявляются всё реже и впоследствии вовсе исчезают. Побороть этот вид кашля можно только исключением аллергена или специальными препаратами.
Побороть этот вид кашля можно только исключением аллергена или специальными препаратами. При этом между вздохами во время приступа слышится «свистящий» звук. Также у малыша могут наблюдаться сильное покраснение лица, повышение температуры и даже появление позывов к рвоте. Заболевание опасно для детей и может сопровождаться серьезными осложнениями (например, пневмонией), поэтому лучше заблаговременно пройти вакцинацию.
При этом между вздохами во время приступа слышится «свистящий» звук. Также у малыша могут наблюдаться сильное покраснение лица, повышение температуры и даже появление позывов к рвоте. Заболевание опасно для детей и может сопровождаться серьезными осложнениями (например, пневмонией), поэтому лучше заблаговременно пройти вакцинацию.

 Облегчение наступает практически сразу.
Облегчение наступает практически сразу.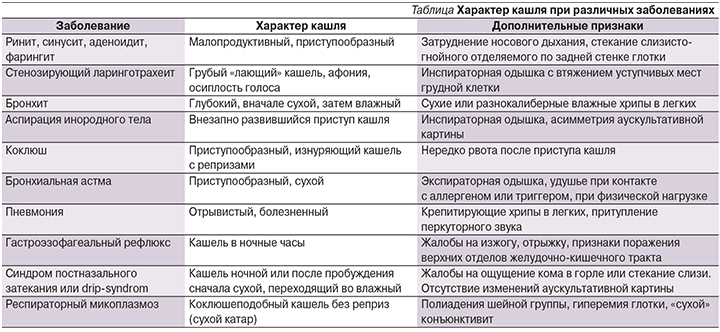 Это поможет отхождению слизи от бронхов и усилит эффект от применения немедикаментозных способов борьбы с кашлем.
Это поможет отхождению слизи от бронхов и усилит эффект от применения немедикаментозных способов борьбы с кашлем.
 Всё это приводит к тому, что ребенок кашляет без остановок. Поэтому сохранение подходящей температуры и влажности — залог скорейшего выздоровления.
Всё это приводит к тому, что ребенок кашляет без остановок. Поэтому сохранение подходящей температуры и влажности — залог скорейшего выздоровления. Например, бесконтрольный прием муколитиков, отхаркивающих и противокашлевых препаратов, которые иногда по незнанию родители могут давать ребенку одновременно, только ухудшит состояние малыша. Муколитики уменьшают вязкость мокроты, отхаркивающие стимулируют ее выработку и отхождение, а противокашлевые препараты в это же время блокируют выход слизи из дыхательных путей. Чтобы не допустить таких ошибок, прием медицинских препаратов должен быть регламентирован педиатром.
Например, бесконтрольный прием муколитиков, отхаркивающих и противокашлевых препаратов, которые иногда по незнанию родители могут давать ребенку одновременно, только ухудшит состояние малыша. Муколитики уменьшают вязкость мокроты, отхаркивающие стимулируют ее выработку и отхождение, а противокашлевые препараты в это же время блокируют выход слизи из дыхательных путей. Чтобы не допустить таких ошибок, прием медицинских препаратов должен быть регламентирован педиатром.
 Продукты пчеловодства богаты питательными веществами и оказывают на дыхательную систему благотворное влияние.
Продукты пчеловодства богаты питательными веществами и оказывают на дыхательную систему благотворное влияние.
 Будьте здоровы!
Будьте здоровы!

 Их можно разделить на ненаркотические и наркотические. К последним относятся препараты, содержащие кодеин — вещество из группы опиатов. Несмотря на высокую эффективность при подавлении сухого кашля, кодеин обладает большим числом побочных эффектов, и, что самое неприятное, вызывает привыкание.
Их можно разделить на ненаркотические и наркотические. К последним относятся препараты, содержащие кодеин — вещество из группы опиатов. Несмотря на высокую эффективность при подавлении сухого кашля, кодеин обладает большим числом побочных эффектов, и, что самое неприятное, вызывает привыкание.
 Организм человека пытается уничтожить все бактерии и микробы, которые оказываются на слизистой оболочке.
Организм человека пытается уничтожить все бактерии и микробы, которые оказываются на слизистой оболочке. Преодолеть недуг гораздо проще, если известен фактор. Чтобы смягчить горло при кашле можно и нужно применять народные способы. Они помогут размягчить горло, устранят першение и избавят от мокроты.
Преодолеть недуг гораздо проще, если известен фактор. Чтобы смягчить горло при кашле можно и нужно применять народные способы. Они помогут размягчить горло, устранят першение и избавят от мокроты. Повышают производство мокроты бронхами. Увлажненный кашель намного легче переносится больными.
Повышают производство мокроты бронхами. Увлажненный кашель намного легче переносится больными.
 3 процедуры должны производиться при помощи:
3 процедуры должны производиться при помощи: Обычно горло полощут следующими средствами:
Обычно горло полощут следующими средствами: Молочный продукт необходимо нагреть до 50 градусов после чего добавить в него мед либо сливочное масло. При приготовлении нельзя употреблять гречишный мед, так как он будет раздражать слизистую. Такое средство применяется и для излечения детей.
Молочный продукт необходимо нагреть до 50 градусов после чего добавить в него мед либо сливочное масло. При приготовлении нельзя употреблять гречишный мед, так как он будет раздражать слизистую. Такое средство применяется и для излечения детей. После этого 1 столовую ложку получившейся массы развести в 1 стакане теплого молока. Пить небольшими глотками. Для лечения взрослых этот рецепт является максимально эффективным.
После этого 1 столовую ложку получившейся массы развести в 1 стакане теплого молока. Пить небольшими глотками. Для лечения взрослых этот рецепт является максимально эффективным. Она благоприятно воздействует на слизистую, не дерет ее. Чтобы приготовить нужно:
Она благоприятно воздействует на слизистую, не дерет ее. Чтобы приготовить нужно: Но когда это состояние не прекращается ни днем, ни ночью – последствия могут быть намного серьезнее, чем просто чувство усталости из-за дефицита сна.
Но когда это состояние не прекращается ни днем, ни ночью – последствия могут быть намного серьезнее, чем просто чувство усталости из-за дефицита сна. Несколько таких ночей Вы переживете без последствий, но продолжительный сухой или влажный ночной кашель рано или поздно приведет к хронической усталости мозга с последующими нарушениями функций различных его областей.
Несколько таких ночей Вы переживете без последствий, но продолжительный сухой или влажный ночной кашель рано или поздно приведет к хронической усталости мозга с последующими нарушениями функций различных его областей. Облегчите им работу: не забывайте больше пить.
Облегчите им работу: не забывайте больше пить. 

 Прогревания банками и горчичниками нужно делать с осторожностью, поскольку есть риск ожогов и аллергических реакций.
Прогревания банками и горчичниками нужно делать с осторожностью, поскольку есть риск ожогов и аллергических реакций.
 Это растение давно используется и в кулинарии, и в народной медицине. Тимьян ползучий обладает бактерицидным, успокоительным, болеутоляющим и ранозаживляющим действием. Он входит в состав отхаркивающих сборов, назначаемых при острых и хронических заболеваниях дыхательных путей, бронхиальной астме и туберкулезе. У некоторых народов с помощью чабреца окуривают помещения и имущество для дезинфекции. Его используют в ритуалах для отпугивания злых духов.
Это растение давно используется и в кулинарии, и в народной медицине. Тимьян ползучий обладает бактерицидным, успокоительным, болеутоляющим и ранозаживляющим действием. Он входит в состав отхаркивающих сборов, назначаемых при острых и хронических заболеваниях дыхательных путей, бронхиальной астме и туберкулезе. У некоторых народов с помощью чабреца окуривают помещения и имущество для дезинфекции. Его используют в ритуалах для отпугивания злых духов.
 Подобная картина возникает при заложенности носа, которая особенно усугубляется ночью и заставляет ребенка спать с открытым ртом. Кроме того, нарушать носовое дыхание может искривленная носовая перегородка, аденоиды.
Подобная картина возникает при заложенности носа, которая особенно усугубляется ночью и заставляет ребенка спать с открытым ртом. Кроме того, нарушать носовое дыхание может искривленная носовая перегородка, аденоиды. Причем для ее проведения лучше всего использовать не «бабушкины методы», а специальный ингалятор – небулайзер. Суть работы этого приспособления заключается в распылении в дыхательных путях больного мельчайшего аэрозоля, который образуется из жидкости, залитой в устройство. В качестве такой жидкости можно применять физраствор, щелочную минеральную воду.
Причем для ее проведения лучше всего использовать не «бабушкины методы», а специальный ингалятор – небулайзер. Суть работы этого приспособления заключается в распылении в дыхательных путях больного мельчайшего аэрозоля, который образуется из жидкости, залитой в устройство. В качестве такой жидкости можно применять физраствор, щелочную минеральную воду. Родители должны помнить о том, что кашель, возникающий у ребенка каждую ночь на протяжении длительного времени, утомляет детский организм, провоцируя появление новых проблем со здоровьем.
Родители должны помнить о том, что кашель, возникающий у ребенка каждую ночь на протяжении длительного времени, утомляет детский организм, провоцируя появление новых проблем со здоровьем. В первую очередь, нарушается сон, что приводит к сильному переутомлению и самого ребенка и его родителей. Действие изматывающего кашля наносит существенный вред организму, поэтому, в таких случаях требуется срочно решить, как помочь ребенку при сухом покашливании. Но, прежде чем лечить, следует изначально выяснить, почему сильный сухой кашель чаще всего появляется в ночное время и что делать в таких случаях.
В первую очередь, нарушается сон, что приводит к сильному переутомлению и самого ребенка и его родителей. Действие изматывающего кашля наносит существенный вред организму, поэтому, в таких случаях требуется срочно решить, как помочь ребенку при сухом покашливании. Но, прежде чем лечить, следует изначально выяснить, почему сильный сухой кашель чаще всего появляется в ночное время и что делать в таких случаях. Удалить ее малыши могут только с помощью кашлевого рефлекса.
Удалить ее малыши могут только с помощью кашлевого рефлекса.

 Сам кашель проявляется в виде приступов разной продолжительности и протекает в острой, подострой и хронической форме.
Сам кашель проявляется в виде приступов разной продолжительности и протекает в острой, подострой и хронической форме. Ее основным проявлением считается суженный просвет в нижних дыхательных путях. Диагноз бронхиальной астмы все чаще ставится маленьким детям. Утренний сухой кашель усиливающийся при физических нагрузках или после них. Откашливание проходит со свистящими звуками и сопровождается одышкой. Возобновление таких приступов происходит примерно через 2-3 дня после ОРВИ или простуды. На фоне основного заболевания иммунитет становится слабым, а слизистая оболочка подвержена постоянному раздражению.
Ее основным проявлением считается суженный просвет в нижних дыхательных путях. Диагноз бронхиальной астмы все чаще ставится маленьким детям. Утренний сухой кашель усиливающийся при физических нагрузках или после них. Откашливание проходит со свистящими звуками и сопровождается одышкой. Возобновление таких приступов происходит примерно через 2-3 дня после ОРВИ или простуды. На фоне основного заболевания иммунитет становится слабым, а слизистая оболочка подвержена постоянному раздражению. При частом взаимодействии с аллергенами это состояние может принять хроническую форму, от которой не помогают известные противокашлевые препараты.
При частом взаимодействии с аллергенами это состояние может принять хроническую форму, от которой не помогают известные противокашлевые препараты.
 Среди них чаще всего используется Мукалтин, наиболее подходящий для детей разного возраста. Хорошо помогает Либексин, Тусупрекс, Делсим и другие аналогичные препараты. Подавить излишнюю возбудимость рецепторов возможно такими препаратами как Бронхикум и Коделак. Однако эти средства нельзя принимать в течение длительного времени. Нужно обязательно соблюдать дозу и использовать схему приема, назначенную врачом.
Среди них чаще всего используется Мукалтин, наиболее подходящий для детей разного возраста. Хорошо помогает Либексин, Тусупрекс, Делсим и другие аналогичные препараты. Подавить излишнюю возбудимость рецепторов возможно такими препаратами как Бронхикум и Коделак. Однако эти средства нельзя принимать в течение длительного времени. Нужно обязательно соблюдать дозу и использовать схему приема, назначенную врачом.
 Они способствуют быстрому снятию спазмов дыхательных путей, снижению воспалений и отеков, увлажнению слизистых оболочек. Существует несколько видов ингаляций, успешно применяемых в домашних условиях:
Они способствуют быстрому снятию спазмов дыхательных путей, снижению воспалений и отеков, увлажнению слизистых оболочек. Существует несколько видов ингаляций, успешно применяемых в домашних условиях:
 Во-первых, необходимо пересадить малыша в вертикальное положение, усадив его удобно в кроватке. Во-вторых, нужно успокоить и приголубить ребенка, чтобы кашель не усугублялся на фоне испуга. Потом следует смягчить слизистую горла и уменьшить першение. Для этого идеально подойдет ромашковый отвар, теплое молоко или минеральная водичка с растворенной ложкой соды.
Во-первых, необходимо пересадить малыша в вертикальное положение, усадив его удобно в кроватке. Во-вторых, нужно успокоить и приголубить ребенка, чтобы кашель не усугублялся на фоне испуга. Потом следует смягчить слизистую горла и уменьшить першение. Для этого идеально подойдет ромашковый отвар, теплое молоко или минеральная водичка с растворенной ложкой соды. кипящей воды добавляется 2 ст.л. подсолнечного масла и на кончике ножа соль;
кипящей воды добавляется 2 ст.л. подсолнечного масла и на кончике ножа соль;
 В выбранную емкость наливают горячую воду и добавляют туда солевой, содовый раствор и несколько капель эвкалиптового масла.
В выбранную емкость наливают горячую воду и добавляют туда солевой, содовый раствор и несколько капель эвкалиптового масла.
 Исключением является повышенная температура тела или сильный холод.
Исключением является повышенная температура тела или сильный холод. Педиатры выделяют несколько видов спазма бронхов – продуктивный или сухой. Первый тип протекает с выделением мокроты. Сухой кашель у ребенка ночью часто сопровождается болью в горле и дискомфортом в грудной клетке.
Педиатры выделяют несколько видов спазма бронхов – продуктивный или сухой. Первый тип протекает с выделением мокроты. Сухой кашель у ребенка ночью часто сопровождается болью в горле и дискомфортом в грудной клетке.
 Сильный кашель у ребенка ночью из-за аллергии игнорировать нельзя, так как болезнь способна перерасти в хроническую форму.
Сильный кашель у ребенка ночью из-за аллергии игнорировать нельзя, так как болезнь способна перерасти в хроническую форму. Для этих целей используются специальные капли – Долфин, Аквамарис или Аквалор.
Для этих целей используются специальные капли – Долфин, Аквамарис или Аквалор. Сильный сухой кашель таким способом снимать еще в давние времена. Необходимо отварить картофель в кожуре, размельчить его и сформировать из массы лепешку. Готовый компресс заворачивается в пищевой полиэтилен и хлопчатобумажный отрез ткани. Его кладут на грудь или спину, область сердца затрагивать нельзя. Лепешка снимается, как только картошка остынет.
Сильный сухой кашель таким способом снимать еще в давние времена. Необходимо отварить картофель в кожуре, размельчить его и сформировать из массы лепешку. Готовый компресс заворачивается в пищевой полиэтилен и хлопчатобумажный отрез ткани. Его кладут на грудь или спину, область сердца затрагивать нельзя. Лепешка снимается, как только картошка остынет.

 Проявляется, когда содержимое желудка забрасывается в пищевод. Вследствие этого в горле начинает першить, возникает изжога, сильный кашель.
Проявляется, когда содержимое желудка забрасывается в пищевод. Вследствие этого в горле начинает першить, возникает изжога, сильный кашель. Также важно, чтобы в помещении, где находится ребенок, были определенные условия для облегчения его состояния.
Также важно, чтобы в помещении, где находится ребенок, были определенные условия для облегчения его состояния. Самый простой метод сделать воздух более влажным — включить душ и оставить в ванной комнате открытую дверь.
Самый простой метод сделать воздух более влажным — включить душ и оставить в ванной комнате открытую дверь. В этом случае рекомендован теплый душ.
В этом случае рекомендован теплый душ.
 Откашляться поможет промывание носа солевым раствором. Также можно дать малышу попить теплой воды или молока. Обильное питье разжижает мокроту и облегчает ее откашливание.
Откашляться поможет промывание носа солевым раствором. Также можно дать малышу попить теплой воды или молока. Обильное питье разжижает мокроту и облегчает ее откашливание.
 л.
л.
 Сверху накрывается полотенцем, оставляется на 15 минут. Если малыш жалуется на жжение, компресс нужно снять.
Сверху накрывается полотенцем, оставляется на 15 минут. Если малыш жалуется на жжение, компресс нужно снять.










 Как правило, это «Бронхолитин», «Амброксол», «Лазолван». Может быть назначена ингаляция с помощью небулайзера на основе «Амброксола» и физраствора;
Как правило, это «Бронхолитин», «Амброксол», «Лазолван». Может быть назначена ингаляция с помощью небулайзера на основе «Амброксола» и физраствора;


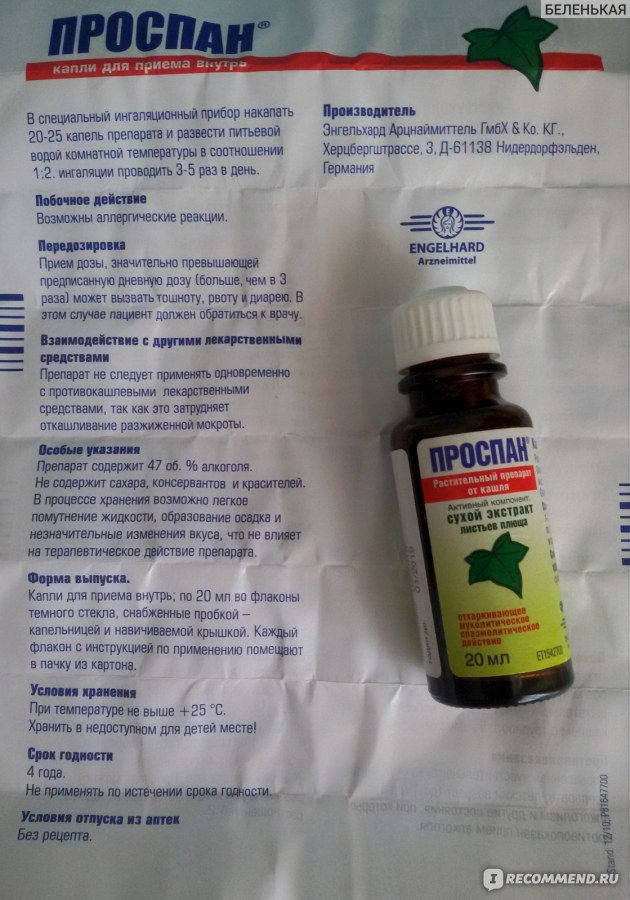 Подходит масло эвкалиптовое, пихтовое, миндальное;
Подходит масло эвкалиптовое, пихтовое, миндальное;
 Мокрота и слизь должны отходить, а такие средства не дают кашлю вытолкнуть секрет наружу.
Мокрота и слизь должны отходить, а такие средства не дают кашлю вытолкнуть секрет наружу.

 Согласно исследованию, это может помочь уменьшить кашель и разжижить слизь в горле. Исследование показало, что смесь ананасового сока, меда, соли и перца может уменьшить кашель до пяти раз быстрее, чем некоторые лекарства, отпускаемые без рецепта.
Согласно исследованию, это может помочь уменьшить кашель и разжижить слизь в горле. Исследование показало, что смесь ананасового сока, меда, соли и перца может уменьшить кашель до пяти раз быстрее, чем некоторые лекарства, отпускаемые без рецепта. Ментол в мяте перечной успокаивает горло, расщепляет слизь и очищает носовые пазухи.
Ментол в мяте перечной успокаивает горло, расщепляет слизь и очищает носовые пазухи. 99 сейчас 1.99 | Только Великобритания | Действуют условияПолучите ПОЛОВИНУ ЦЕНЫ Стандартная доставка уже сегодня!
99 сейчас 1.99 | Только Великобритания | Действуют условияПолучите ПОЛОВИНУ ЦЕНЫ Стандартная доставка уже сегодня!

 Lemsip Chesty Cough может помочь вам облегчить сухой кашель, а также облегчить симптомы заложенности грудной клетки.
Lemsip Chesty Cough может помочь вам облегчить сухой кашель, а также облегчить симптомы заложенности грудной клетки. Кашель вызывается разговором, а боль уменьшается, если человек остается неподвижным или оказывает сильное давление на грудную клетку.
Кашель вызывается разговором, а боль уменьшается, если человек остается неподвижным или оказывает сильное давление на грудную клетку.
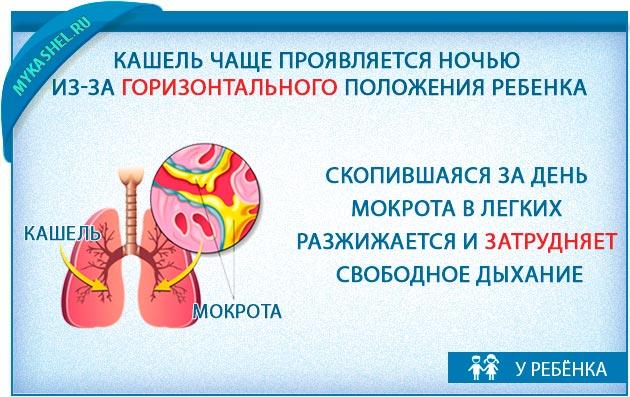 Когда это лекарство необходимо, часто наблюдаются ощущение жара, покраснение лица и расширенные зрачки.
Когда это лекарство необходимо, часто наблюдаются ощущение жара, покраснение лица и расширенные зрачки. Кашель обычно короткий, щекочущий и может быть болезненным. Хуже на холодном воздухе, ночью и ранним утром. Человек чувствует усталость, часто бывает умеренная температура и слегка покрасневшие щеки.
Кашель обычно короткий, щекочущий и может быть болезненным. Хуже на холодном воздухе, ночью и ранним утром. Человек чувствует усталость, часто бывает умеренная температура и слегка покрасневшие щеки.
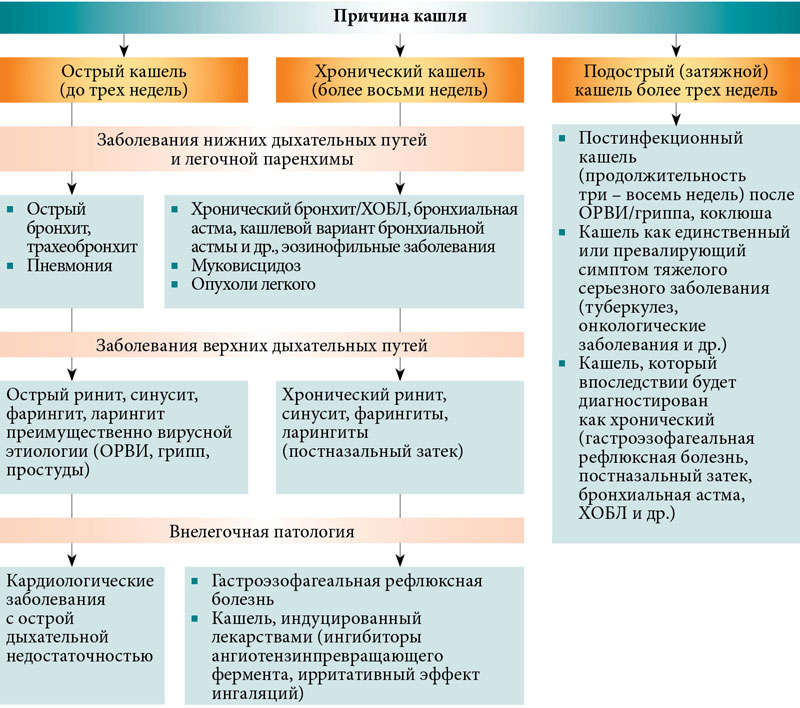 Соленая вода может облегчить дискомфорт, вызываемый кашлем. Это также поможет вылечить боль в горле с помощью осмоса.
Соленая вода может облегчить дискомфорт, вызываемый кашлем. Это также поможет вылечить боль в горле с помощью осмоса.
 Когда остынет, добавьте немного меда и выпейте.
Когда остынет, добавьте немного меда и выпейте.