Хроническая обструктивная болезнь легких
Хроническая обструктивная болезнь легких (ХОБЛ) – длительное, прогрессирующее заболевание легких, при котором наблюдается частичная непроходимость дыхательных путей и, как следствие, изменения в структуре легочной ткани. Это приводит к ограничению воздушного потока в легких и нарушению дыхания.
Синонимы русские
ХОБЛ, обструктивная патология легких, хронические заболевания легких, хронические обструктивные заболевания легких, ХНЗЛ, хронические неспецифические заболевания легких.
Синонимы английские
COPD, chronic obstructive pulmonary disease, chronic bronchitis, chronic obstructive airway disease, COAD, chronic obstructive lung disease, COLD.
Симптомы
СимптомыХОБЛ появляются только в том случае, если произошли уже достаточно серьезные изменения в структуре легких. Большинство людей курят в течение 20 лет более чем по 10-20 сигарет в день, не ощущая каких-либо проявлений болезни.
Со временем симптомы ХОБЛ становятся интенсивнее. Возможны периоды, во время которых состояние резко ухудшается, что вызвано инфекцией или действием токсических веществ. Основные симптомы ХОБЛ:
- длительный кашель с выделением вязкой прозрачной мокроты,
- одышка, особенно при физической нагрузке,
- хрипы в легких,
- стеснение, боль в груди,
- общая слабость, недомогание.
Общая информация о заболевании
Основной причиной ХОБЛ является курение, в том числе и пассивное. В некоторых случаях болезнь вызвана воздействием на ткань легких сернистого газа, кремния, пыли, содержащей кадмий, газов, выделяющихся в процессе сварки.
Для объяснения механизмов развития ХОБЛ необходимо упомянуть о принципах работы легких.
Основная их функция – газообмен. Сначала воздух проходит по дыхательным путям – носовой полости, гортани, трахее, бронхам и бронхиолам, а затем проникает в альвеолы – основные структурные элементы ткани легкого. Они представляют собой тонкостенные мешочки, окутанные сетью мельчайших сосудов – капилляров. Кислород проникает через стенку альвеол и попадает в кровь, которая одновременно избавляется от углекислого газа.
Они представляют собой тонкостенные мешочки, окутанные сетью мельчайших сосудов – капилляров. Кислород проникает через стенку альвеол и попадает в кровь, которая одновременно избавляется от углекислого газа.
Вдох происходит за счет работы диафрагмы и межреберных мышц. При выдохе эти мышцы расслабляются, воздух изгоняется из легких. В стенке бронхов есть хрящевые кольца, которые не дают им сжиматься. Стенки бронхиол и альвеол мягкие и при выдохе могут слипаться, но этому препятствуют эластичные волокна, которые во время вдоха поддерживают бронхиолы и альвеолы в расправленном состоянии.
При ХОБЛ в стенке бронхов возникает хроническое воспаление: нарушается работа реснитчатых клеток, выводящих мокроту, увеличивается количество бокаловидных клеток, продуцирующих слизь. Избыточное количество мокроты вызывает кашель. При ХОБЛ кашель беспокоит пациента в течение трех месяцев в году в течение минимум двух лет. Одновременно истончается и разрушается стенка бронхиол и альвеол, что приводит к снижению их эластичности. В результате стенки бронхиол начинают спадаться на выдохе, часть воздуха задерживается в легких и, как следствие, легкие резко вздуваются. Стенки альвеол разрушаются, образуются крупные, деформированные альвеолы, газообмен в которых проходит уже не столь эффективно. В совокупности все это уменьшает насыщение крови кислородом, возникает одышка – сначала при физической нагрузке, а затем и в покое.
В результате стенки бронхиол начинают спадаться на выдохе, часть воздуха задерживается в легких и, как следствие, легкие резко вздуваются. Стенки альвеол разрушаются, образуются крупные, деформированные альвеолы, газообмен в которых проходит уже не столь эффективно. В совокупности все это уменьшает насыщение крови кислородом, возникает одышка – сначала при физической нагрузке, а затем и в покое.
ХОБЛ может привести к ряду серьезных осложнений. При вздувании легких требуется все большее давление для прохождения крови по легочным сосудам. Сосуды сужаются, а их стенка утолщается. Часть капилляров, опутывающих альвеолы, разрушается. Возникает легочная гипертензия – повышение давления в легочной артерии, которая несет кровь к легким. Это может проявляться одышкой, утомляемостью, отеками, обмороками.
При легочной гипертензии возрастает нагрузка на правый желудочек сердца, который гонит кровь в легочную артерию. В результате правые отделы сердца увеличиваются, расширяются, питание сердечной мышцы нарушается. Формируется так называемое легочное сердце.
Формируется так называемое легочное сердце.
Эти осложнения значительно ухудшают прогноз заболевания.
Раньше ХОБЛ называли хроническим бронхитом, однако это не совсем корректно, потому что к ХОБЛ присоединяются и явления эмфиземы: патологические изменения затрагивают не только бронхи и бронхиолы, но и альвеолы – структурные элементы легкого. Эмфизема – патологическое растяжение, расширение альвеол.
Основной причиной ХОБЛ является курение, причем болеют чаще люди старше 40 лет.
ХОБЛ – одна из основных причин смертности. На данный момент она неизлечима. Целью терапии является частичное восстановление проходимости дыхательных путей, снижение скорости прогрессирования заболевания и предотвращение осложнений. Современные методы лечения позволяют значительно облегчить течение болезни и увеличить продолжительность жизни пациента.
Лучший способ предупредить развитие ХОБЛ – отказаться от курения.
Кто в группе риска?
- Курильщики.

- Работающие в металлургии, горнодобывающей и целлюлозно-бумажной промышленности, железнодорожники.
- Люди старше 40 лет.
- Люди, у родственников которых была ХОБЛ.
Диагностика
Характерные симптомы и факт воздействия токсических веществ на легкие могут вызвать подозрение на ХОБЛ. Для подтверждения диагноза необходимо провести ряд диагностических процедур.
Лабораторная диагностика
- Общий анализ крови (без лейкоцитарной формулы и СОЭ). При ХОБЛ изменения в общем анализе крови обычно отсутствуют. При обострении может наблюдаться полицитемия – повышение уровня эритроцитов, гемоглобина, гематокрита. Кроме того, этот анализ используется также, чтобы исключить присоединение инфекции.
- Общий анализ мокроты. При ХОБЛ мокрота обычно вязкая, бесцветная. Ее исследование необходимо для исключения ряда заболеваний легких: рака, туберкулеза, пневмонии и др.
- Анализ газов артериальной крови – необходим, чтобы определить, насколько кровь насыщена кислородом и углекислым газом, а также оценить кислотно-щелочное состояние, которое является показателем работы легких.
 При ХОБЛ уровень кислорода снижается, а уровень углекислоты повышается с одновременным снижением pH крови.
При ХОБЛ уровень кислорода снижается, а уровень углекислоты повышается с одновременным снижением pH крови.
Другие методы исследования
- Спирометрия. При этом исследовании пациент делает глубокий вдох, а затем быстро выдыхает в специальный прибор – спирометр. Используется для измерения объема выдыхаемого воздуха и скорости выдоха. При ХОБЛ эти показатели могут быть снижены еще до появления других симптомов.
- Рентгенография органов грудной клетки. При длительно протекающей ХОБЛ стенки бронхов могут утолщаться и деформироваться.
- Бронходилатационный тест: больной принимает препарат, расширяющие бронхи – бронходилататоры короткого действия. Тест необходим для дифференциальной диагностики ХОБЛ и бронхиальной астмы, которая также проявляется непроходимостью дыхательных путей. При бронхиальной астме под действием бронходилататоров проходимость бронхов полностью восстанавливается, при ХОБЛ нет (в связи с тяжелыми структурными нарушениями в ткани легких).

- Бронхоскопия – исследование слизистой оболочки на наличие деформаций. Для этого используют специальный аппарат – бронхоскоп, который состоит из гибкого стержня, оснащенного видеокамерой, подсветкой и манипулятором для взятия образца тканей бронхов.
Лечение
Невозможно полностью восстановить структуру легких у пациентов с ХОБЛ, однако лечение позволяет контролировать симптомы болезни, предотвратить ее резкое прогрессирование и осложнения, а также помогает человеку вести более активный образ жизни. Лечение ХОБЛ включает в себя:
- Прекращение воздействия вредных веществ на легкие: отказ от курения, соблюдение гигиены труда (использование респираторов, противогазов во время работы).
- Оксигенотерапия. Применяется для увеличения количества кислорода в крови. Для этого используют сжатый воздух из баллона, который доставляется пациенту с помощью маски. Оксигенотерапия может применяться как периодически (во время физических нагрузок, при обострении), так и постоянно (при тяжелом течении ХОБЛ).

- Медикаментозное лечение
- Бронходилататоры – препараты, расслабляющие гладкую мускулатуру бронхов, что приводит к расширению их просвета и облегчению дыхания. Применяются обычно в виде ингаляций, то есть при вдыхании пара или дыма, содержащего лекарственное вещество. Могут использоваться в зависимости от тяжести заболевания как периодически, так и постоянно.
- Ингаляционные глюкокортикостероиды. Уменьшают воспаление и снижают скорость прогрессирования болезни. Используются обычно курсами, у пациентов с конечными стадиями заболевания или в период тяжелого обострения ХОБЛ.
- Антибиотики. Используются при бактериальных осложнениях, которые часто встречаются у пациентов с ХОБЛ.
- Хирургическое лечение
- Пересадка легких. Применяется в тяжелых случаях. Улучшает качество жизни, однако не увеличивает ее продолжительность.
- Операции по уменьшению объема легких. Это удаление поврежденных участков легкого, в результате которого освобождается дополнительное место в грудной полости, что способствует облегчению работы легких.
 Возможные последствия этого метода, к сожалению, изучены недостаточно.
Возможные последствия этого метода, к сожалению, изучены недостаточно. - Реабилитационные мероприятия: физические упражнения, дыхательная гимнастика, психотерапевтическая помощь.
Профилактика
- Отказ от курения.
- Гигиена труда.
Рекомендуемые анализы
- Общий анализ крови
- Общий анализ мокроты
Диагностика и лечение ХОБЛ — Клиники Беларуси
Диагностика и лечение ХОБЛ
Хроническая обструктивная болезнь легких (ХОБЛ) – это хроническое заболевание, которому свойственны возникновение одышки, усугубляющейся на фоне физической нагрузки, и длительный кашель с мокротой. В основе заболевания лежит хроническое воспаление в дыхательных путях и легких, развивающееся в ответ на неблагоприятные воздействия: курение, профессиональная вредность.
Своевременная диагностика ХОБЛ крайне важна для максмально раннего лечения. Позднее начало терапии не всегда способно остановить прогрессирование ХОБЛ. Чем раньше враг распознан, тем быстрее он будет обезврежен.
Позднее начало терапии не всегда способно остановить прогрессирование ХОБЛ. Чем раньше враг распознан, тем быстрее он будет обезврежен.
Заподозрить наличие ХОБЛ можно, если человек жалуется на длительный кашель с мокротой, возникающий чаще по утрам, а также одышку, усиливающуюся при нагрузке. Чаще всего развитию данных симптомов предшествует длительный стаж курения или труд, сопряженный с вдыханием промышленных поллютантов. Для подтверждения диагноза ХОБЛ и назначения соответствующего лечения необходима консультация пульмонолога и проведение функционального исследования.
Чтобы быть уверенным в диагнозе ХОБЛ, нужно выполнить спирометрию с бронходилатационной пробой, чтобы доказать необратимость бронхиальной обструкции. Более полно оценить состояние дыхательной системы позволяют такие современные методы функционального исследования, как бодиплетизмография с определением диффузионной способности легких и эргоспирометрия. Кроме того, важную диагностическую информацию могут предоставлять и дополнительные методы исследования – рентгенография или компьютерная томография (КТ) органов грудной клетки, бронхоскопия, бактериологическое исследование мокроты, анализ газов крови, УЗИ сердца). Углубленное обследование необходимо проводить также и потому, что прогрессирование ХОБЛ неизбежно затрагивает другие органы, прежде всего, сердечно-сосудистую систему с формированием хронического легочного сердца, нервную (депрессии, нарушения сна), опорно-двигательный аппарат (остеопороз, потеря мышечной массы).
Углубленное обследование необходимо проводить также и потому, что прогрессирование ХОБЛ неизбежно затрагивает другие органы, прежде всего, сердечно-сосудистую систему с формированием хронического легочного сердца, нервную (депрессии, нарушения сна), опорно-двигательный аппарат (остеопороз, потеря мышечной массы).
Что делать, если Вам установили диагноз ХОБЛ?
Вовремя начатая лекарственная терапия поможет уменьшить выраженность проявлений заболевания и сдержать темпы его прогрессирования.
Медикаментозное лечение
Врач-пульмонолог с учетом индивидуальных особенностей течения заболевания, сопутствующей патологии и результатов диагностических исследований
- подберет препараты для длительной базисной терапии, а также для устранения симптомов;
- поможет выбрать способ доставки лекарства в дыхательные пути (дозированный аэрозольный ингалятор, порошковый ингалятор, аэрозольный ингалятор со спейсером, небулайзер), обучит правильной технике ингаляции препарата;
- обучит правилам самоконтроля и тактике действий при обострении заболевания.

Немедикаментозное лечение
В комплексном лечении ХОБЛ важное место занимают немедикаментозные меры:
- отказ от курения и рациональное трудоустройство;
- использование дыхательной гимнастики;
- обучение пациентов;
- кислородотерапия;
- легочная реабилитация.
Хроническая обструтивная болезнь легких (ХОБЛ)
Прогрессирующее заболевание, характеризующееся нарушением бронхиальной проходимости. Сопровождается одышкой – сначала после нагрузок, затем и в покое, кашлем с мокротой. Хронический бронхит.Общие сведения
Хронический бронхит — это заболевание, которое характеризуется следующими признаками: кашлем с мокротой на протяжении по крайней мере трех месяцев в году в течение двух лет подряд в сочетании с нарушениями по данным спирометрии (исследования функции внешнего дыхания).
Таким образом, основная жалоба при хроническом бронхите — это кашель с мокротой.
Вместе с эмфиземой легких хронический бронхит относится к так называемым хроническим обструктивным болезням (заболеваниям) легких, сокращенно — ХОБЛ (или ХОЗЛ). Эмфизема легких характеризуется их «перерастяжением», увеличением воздушных пространств.
Эмфизема легких характеризуется их «перерастяжением», увеличением воздушных пространств.
Главная жалобы при эмфиземе легких — одышка (чувство нехватки воздуха).
Хронический бронхит и эмфизема легких редко встречаются в чистом виде: у большинства больных в той или иной степени сочетаются оба заболевания. В зависимости от преобладающих симптомов различают два типа ХОБЛ: бронхитический и эмфизематозный.
Основная причина ХОБЛ — курение. У некоторых курильщиков ХОБЛ протекают с приступами удушья. Эту форму заболевания необходимо дифференцировать с бронхиальной астмой, при которой тоже возникают приступы удушья, но между приступами, в отличие от ХОБЛ, проходимость дыхательных путей полностью восстанавливается. Эта форма ХОБЛ получила название хронического астматического бронхита.
В развитых странах ХОБЛ — четвертая по частоте причина смерти. Распространенность ХОБЛ увеличивается с возрастом. Среди больных преобладают мужчины, что закономерно, ведь раньше курение было в основном мужской привычкой. По мере приобщения к ней женщин растет их доля среди больных ХОБЛ.
По мере приобщения к ней женщин растет их доля среди больных ХОБЛ.
Главный фактор риска ХОБЛ — курение. Вероятность заболевания увеличивается пропорционально стажу курения и числу выкуриваемых сигарет. У курящих сигары или трубки риск тоже повышен, но в значительно меньшей степени, чем у курящих сигареты. Решающую роль в развитии ХОБЛ, по-видимому, играет индивидуальная восприимчивость к действию табачного дыма, поскольку ХОБЛ развиваются только у 15% курящих.
Больные с недостаточностью альфа1-антитрипсина чрезвычайно предрасположены к эмфиземе легких, правда, на их долю приходится менее 2% случаев этого заболевания. Причиной хронического бронхита могут быть профессиональные вредности, прежде всего контакт с неорганической пылью (цементной, угольной), зерновой пылью и парами серной кислоты. У некурящих развитию ХОБЛ могут способствовать общее загрязнение атмосферы, загрязнение воздуха в помещениях и рецидивирующие инфекции дыхательных путей в детстве, но роль этих факторов не ясна.
Диагностика
Болеют в основном люди старше 50 лет, курящие или курившие ранее (стаж курения — более 20 пачко-лет). Заподозрить ХОБЛ можно при сборе анамнеза, но для подтверждения диагноза необходима спирометрия (исследование функции внешнего дыхания). Основной симптом — прогрессирующая одышка. Обычно ей сопутствуют кашель с мокротой и приступы удушья. Кашель, как правило, либо предшествует одышке, либо появляется одновременно с ней. Мокрота имеет бледно-серый цвет и выделяется по утрам, но может откашливаться и в течение дня.
Многолетний кашель с мокротой и слабо выраженная одышка характерны для бронхитического типа ХОБЛ. При эмфизематозном типе ХОБЛ, напротив, беспокоят редкий кашель со скудной мокротой и выраженная одышка. Изменение характера мокроты со слизистого (бледно-серый цвет) на гнойный свидетельствует о присоединении инфекции — остром бактериальном бронхите. Свистящее дыхание и приступы удушья — результат спазма бронхов или сужения дыхательных путей за счет воспаления. ХОБЛ у близких родственников означает, что причиной заболевания может быть недостаточность альфа1-антитрипсина, особенно если первые симптомы появились до 50 лет. Кровохарканье обычно обусловлено острой бактериальной инфекцией (бронхитом или пневмонией), однако надо исключить рак легкого. Если заболевание началось с прогрессирующей одышки на фоне бронхиальной астмы, особенно у некурящего, вероятен хронический астматический бронхит.
ХОБЛ у близких родственников означает, что причиной заболевания может быть недостаточность альфа1-антитрипсина, особенно если первые симптомы появились до 50 лет. Кровохарканье обычно обусловлено острой бактериальной инфекцией (бронхитом или пневмонией), однако надо исключить рак легкого. Если заболевание началось с прогрессирующей одышки на фоне бронхиальной астмы, особенно у некурящего, вероятен хронический астматический бронхит.
При бронхитическом типе ХОБЛ жалоб в покое обычно нет. Со временем неизбежно развивается гипоксемия (снижение уровня кислорода в крови), которая ведет к изменениям в сердце (легочное сердце) и к сердечной недостаточности (которая проявляется, в частности, отеками).
При ХОБЛ, особенно тяжелых, возможны жалобы, не связанные напрямую с поражением органов дыхания: быстрая утомляемость, похудание, снижение аппетита. Возможны также нарушения сна и психические расстройства: депрессия, нарушения концентрации внимания и памяти.
Лабораторные и инструментальные исследования
Единственный достоверный критерий ХОБЛ — нарушения, выявленные при спирометрии (исследовании функции внешнего дыхания). Любые изменения спирометрических показателей, как в лучшую, так и в худшую сторону, однако, ни о чем не говорят, пока не подтверждены повторными исследованиями. При бронхиальной астме, в отличие от ХОБЛ, обструктивные нарушения обратимы.
Функциональный резерв легких оценивают с помощью нагрузочных проб с исследованием функции внешнего дыхания и газообмена. Кроме того, нагрузочные пробы позволяют установить, чем обусловлена плохая переносимость физической нагрузки: нарушением газообмена или вентиляции либо сердечно-сосудистой патологией. У больных ХОБЛ ограничивающим фактором часто оказывается сердечно-сосудистая патология.
Если выявлены обструктивные нарушения, спирометрию обычно дополняют определением чувствительности к бронходилататорам: для этого дают пациенту сделать несколько вдохов через ингалятор и повторяют исследование. Однако реакция на однократное применение бронходилататоров не всегда отражает их эффективность, и низкая чувствительность к бронходилататорам при спирометрии еще не означает, что длительное их применение не улучшит состояние больного. Следовательно, независимо от реакции, выявленной при спирометрии, не стоит отказываться от пробного лечения бронходилататорами.
Рентгенография грудной клетки может помочь в диагностике эмфиземы легких. Наиболее важный ее признак — перераздувание легких. Можно обнаружить буллы в верхних долях и очаговое повышение прозрачности легочных полей. Рентгенография лишь приблизительно характеризует тяжесть эмфиземы легких и наиболее информативна при тяжелых формах заболевания. В выявлении таких изменений, как мелкие буллы, гораздо большей чувствительностью обладает компьютерная томография (КТ). Однако ни рентгенография, ни КТ не заменяют ключевого метода диагностики — спирометрии.
При первичном обследовании целесообразны также микроскопия мокроты, общий анализ крови с определением лейкоцитарной формулы, электрокардиография (ЭКГ) и часто — эхокардиография (ультразвуковое исследование сердца). Кроме того, при подозрении на недостаточность альфа1-антитрипсина определяют его уровень в сыворотке, а при подозрении на хронический астматический бронхит проводят кожные пробы с аллергенами и определяют уровень IgE в сыворотке.
Лечение
Отказ от курения
Большинство больных ХОБЛ (85%) курят или курили ранее. Отказ от курения не только замедляет скорость снижения показателей внешнего дыхания (она становится такой же, как у некурящего), но и благоприятно сказывается на состоянии сердечно-сосудистой системы и снижает риск рака легкого. С включением в комплексные программы борьбы с курением препаратов никотина (жевательной резинки с никотином, пластыря с никотином, аэрозоля с никотином для интраназального введения, ингалятора с никотином) частота стойкого воздержания от курения достигла 50%. С помощью жевательной резинки в плазме и тканях поддерживается примерно такой же уровень никотина, как при выкуривании пачки сигарет в день. Отменять лечение можно как постепенно, так и резко. Из недостатков следует отметить горький вкус жевательной резинки, что может привести к несоблюдению предписаний врача, и недостаточное поступление никотина в организм при низкой эффективности жевания.
Курению способствуют многие факторы: привычка, влияние окружающих, зависимость. Следовательно, для достижения хороших отдаленных результатов, помимо препаратов никотина в программе борьбы с курением должны быть учтены и эти стороны. Важную роль играют помощь и участие врача.
Профилактика обострений
Обострение ХОБЛ, прежде всего хронического астматического бронхита, нередко вызывают загрязнители воздуха на рабочем месте или в быту. Выявив и устранив их, можно снизить частоту и тяжесть обострений. Обострение ХОБЛ может вызвать сильный смог.
Физиотерапия
Удаление мокроты из дыхательных путей может заметно улучшить самочувствие больного, особенно при бронхитическом типе ХОБЛ. Существует множество способов очищения дыхательных путей от мокроты и предотвращения ее накопления. Кашель у больных ХОБЛ, как правило, не обеспечивает удаление мокроты и лишь изматывает. Таким больным можно посоветовать простой и эффективный способ откашливания мокроты, которым, к сожалению, часто пренебрегают. Суть его заключается в следующем: после пары медленных глубоких вдохов надо задержать дыхание на 5—10 с для повышения внутригрудного давления и затем, на выдохе, откашляться с открытой голосовой щелью.
Постуральный дренаж, вибрационный и перкуссионный массаж облегчают выведение мокроты из нижних отделов легких благодаря действию силы тяжести и колебательным движениям грудной клетки, сообщаемым ей при перкуссии или с помощью вибратора. По завершении процедуры больной должен хорошо откашляться, как описано выше.
Все описанные методы тем или иным образом облегчают удаление мокроты, но переместить мокроту в трахею и крупные бронхи, откуда она может быть удалена при кашле или с помощью аспирации, по-прежнему может только кашель с открытой голосовой щелью.
Реабилитация
ХОБЛ существенно ухудшают качество жизни. В комплексные программы реабилитации входят обучение больных, физические упражнения и восстановление тренированности, надлежащее питание, психотерапия и социальная адаптация для устранения тревожности и других эмоциональных расстройств, вызванных ХОБЛ.
Медикаментозное лечение
Медикаментозное лечение эмфиземы легких и хронического бронхита направлено на ослабление симптомов заболевания и улучшение показателей функции легких. Предпочтение отдается ингаляционным препаратам в виде дозированных аэрозолей, поскольку при введении препарата непосредственно в дыхательные пути риск системных побочных эффектов меньше. Для введения ингаляционных препаратов необходима буферная насадка (спейсер). Она играет роль резервуара для аэрозоля и избавляет от необходимости согласовывать по времени вдох и нажатие на ингалятор-дозатор. Буферная насадка позволяет глубже ввести препарат в дыхательные пути, препятствует его оседанию в ротоглотке.
Основные группы лекарственных средств, используемых при ХОБЛ — это M-холиноблокаторы (ипратропия бромид). Ипратропия бромид обладает более сильным, чем бета-адреностимуляторы или теофиллин, расширяющим действием на бронхи, а также более продолжительным действием. Все это ставит его во главу угла лечения ХОБЛ. Если в обычной дозе (по 2 вдоха 4 раза в сутки) ипратропия бромид недостаточно эффективен, дозу можно безбоязненно увеличить до 3—6 вдохов 4 раза в сутки.
Бета-адреностимуляторы улучшают проходимость дыхательных путей, облегчают отхождение мокроты и ослабляют одышку. Для усиления бронходилатирующего эффекта можно увеличить дозу с 2 вдохов 4 раза в сутки до 2—6 вдохов 4—6 раз в сутки, не опасаясь осложнений. Однако под влиянием сообщений о гибели больных бронхиальной астмой в связи с передозировкой бета-адреностимуляторов специалисты не приветствуют повышение дозы.
Роль глюкокортикоидов для приема внутрь в лечении ХОБЛ остается неопределенной отчасти из-за отсутствия доводов в пользу их применения и тяжелых побочных эффектов. Глюкокортикоиды для приема внутрь показаны амбулаторным больным при недостаточной эффективности бета-адреностимуляторов, ипратропия бромида и, возможно, теофиллина. При длительном применении глюкокортикоиды для приема внутрь оказывают тяжелые побочные действия. Среди них надпочечниковая недостаточность, остеопороз, артериальная гипертония, катаракта, миопатия, сахарный диабет.
Несмотря на то что обоснований для применения ингаляционных глюкокортикоидов при ХОБЛ недостаточно, эти препараты применяют часто. Они содержат меньшие дозы, чем препараты для приема внутрь, почти не всасываются и поэтому вызывают лишь легкие осложнения.
Польза от муколитических и отхаркивающих средств при хроническом бронхите пока под вопросом. Считается, что муколитические средства, например йодированный глицерин и ацетилцистеин, уменьшают вязкость мокроты. Отхаркивающие препараты разжижают мокроту и способствуют ее выведению.
Инфекции провоцируют обострения ХОБЛ, поэтому антибактериальные препараты назначают часто — как с профилактической, так и с лечебной целью. Во время инфекционных обострений (на них указывают усиление одышки и кашля и появление гнойной мокроты) функция легких ухудшается (не исключено, что необратимо). При частых обострениях (4 и более в год) сократить их число может ежемесячная профилактическая антибактериальная терапия в течение недели со сменой препаратов.
Профилактика гриппа и пневмококковой пневмонии
Поскольку легочная инфекция у больных ХОБЛ встречается часто и грозит ухудшением функции легких и дыхательной недостаточностью, больным, не страдающим аллергией на яичный белок, рекомендуется ежегодная вакцинация против гриппа. Эффективность ее достигает 60—80%. Невакцинированным больным с высоким риском гриппа A и на ранней его стадии назначают амантадин. Больным старше 50 лет, кроме того, рекомендуется однократная иммунизация пневмококковой вакциной. Ревакцинацию сейчас проводят по прошествии пяти и более лет, если на момент вакцинации возраст больного не превышал 65 лет.
Длительная кислородотерапия
Польза постоянных ингаляций кислорода (длительной кислородотерапии) при ХОБЛ научно доказана. Кислородотерапия существенно снижает частоту осложнений и летальных исходов при тяжелых ХОБЛ, а также улучшает психические функции и переносимость физической нагрузки.
Хроническая обструктивная болезнь легких: диагностика и лечение
19 декабря 2013 года в БУ «Республиканская клиническая больница» состоялось одиннадцатое, последнее в 2013 году, заседание проекта «Академия Здоровья».
Проект был организован с целью внедрения современных форм медицинской профилактики заболеваний внутренних органов, сохранения и укрепления здоровья населения Чувашии, формирования у населения медико-социальной активности и мотивации на здоровый образ жизни.
Лекция была посвящена современным методикам диагностики и лечения хронической обструктивной болезни легких (ХОБЛ). Заседание провел д.м.н., профессор, заведующий кафедрой госпитальной терапии №1 с курсом фтизиатрии медицинского факультета ФГБОУ ВПО «Чувашский государственный университет им. И.Н. Ульянова» Владимир Саперов.
Хроническая обструктивная болезнь легких входит в четвёрку самых распространённых хронических заболеваний (наряду с ишемической болезнью сердца, артериальной гипертонией и сахарным диабетом) и занимает 4-е место среди причин смертности в развитых странах. Заболевание является одной из наиболее частых причин временной и особенно стойкой нетрудоспособности.
Число больных ХОБЛ прямо связано с распространённостью среди населения одного из основных факторов риска заболевания – курения. Причиной заболевания может быть загрязнение окружающего воздуха полютантами (содержащиеся во вдыхаемом воздухе различные примеси, которые механическим и химическим путем оказывают патогенное раздражающее действие на слизистую оболочку бронхов и альвеолы), среди которых, по данным ВОЗ, основное значение имеют сернистый ангидрид, окислы азота и озон.
Среди внутренних факторов риска ученые выделяют врожденную (чаще) или приобретенную повышенную чувствительность и гиперреактивность бронхов на действие внешних раздражителей. Важнейшим фактором прогрессирования ХОБЛ является неизбежное присоединение инфекции.
«При ХОБЛ неизбежно развивается не только дыхательная недостаточность, но и лёгочная гипертензия, которая неизбежно приводит к гипертрофии и дилатации правых отделов сердца, прежде всего правого желудочка с последующей его декомпенсацией. Таким образом, у больного развивается легочно-сердечная недостаточность, которая делается основной причиной смерти этих пациентов», – подчеркнул Владимир Николаевич.
Значительное внимание на заседании было уделено лабораторным и инструментальным методам исследования, позволяющим определить возможные осложнения при обострении заболевания. Сделать это помогают такие исследования, как анализ крови, исследование мокроты, компьютерная томография, электрокардиография.
При обострении ХОБЛ рентгенологическое обследование позволяет исключить пневмонию, абсцесс лёгкого, венозный застой и отёк лёгкого на почве левожелудочковой недостаточности.
Очень важным моментом лечения патологии является прекращение действия этиологических факторов. В частности, пациент должен бросить курить, а если это невозможно, то хотя бы снизить интенсивность курения. Также проводится обучение пациентов с помощью специальных образовательных программ, касающееся сущности заболевания, правил самоконтроля, умения оценить свое состояние и т.д.
Характер лечебных мероприятий несколько различается в зависимости от фазы процесса: ремиссии (стабильное течение) или обострения. Данные различия были подробно рассмотрены на заседании.
Кроме того, Владимир Николаевич рассказал о тех медикаментозных препаратах, которые могут быть использованы во время лечения заболевания. Пациенты задали лектору вопросы, касающиеся осложнений, которые могут возникнуть вследствие приема тех или иных препаратов.
ХОБЛ — симптомы, как лечить, диагностика
Воспаление, возникающее в дыхательных путях, приводит к сужению просвета бронхов и развитию дыхательной недостаточности. Главной целью лечения ХОБЛ является поддержания хорошего качества и длительности жизни.
Содержание:
- Что такое ХОБЛ?
- Причины возникновения болезни
- Симптомы ХОБЛ
- Диагностика заболевания
- Как лечить ХОБЛ?
- Как жить с ХОБЛ?
Что такое ХОБЛ?
Хроническая обструктивная болезнь легких (ХОБЛ) — это заболевание, которое характеризуется хроническим воспалением дыхательных путей под влиянием постоянно ингалируемых (вдыхаемых) вредных веществ (например, табачного дыма, дыма, строительной пыли или других неблагоприятных для легких агентов). В научной среде такие вещества называют аэрополлютантами.
По мере того, как дыхательные пути человека длительное время находятся под воздействием аэрополлютантов, воспаление в них становится хроническим, с связи с чем происходит разрастание соединительной ткани, которое приводит к рубцеванию дыхательных путей и необратимому сужению их просвета.
Воспаление при ХОБЛ ведет также к разрушению концевых участков дыхательных путей — альвеол — нежных маленьких образований, похожих на мешочки, благодаря которым и происходит газообмен: кислород из легких поступает в кровь, а углекислый газ, наоборот, выводится из организма. Разрушение альвеол ведет к нарастанию гипоксемии — состояния, при котором содержание кислорода в крови недостаточно для нормального функционирования всех органов, что не только усугубляет одышку, но и ведет к системному отрицательному влиянию на весь организм: нарастает общая слабость, «на износ» работает сердечно-сосудистая система.
Без адекватного лечения, не ликвидировав прекращения воздействия аэропллютантов на легкие (не бросив курить и т.д.), повреждение легочных путей с годами становятся все более выраженным и массивным, становится труднее дышать: из-за стойкого сужения просвета бронхов и разрушения дыхательных путей вдох, а главное, выдох, совершить очень трудно; из-за этого воздух накапливается в легких, «перераздувая» их — такое состояние называется эмфиземой.
Таким образом, несмотря на то, что ХОБЛ — относительно малоизвестная болезнь среди населения, она очень широко распространена: по данным ВОЗ, от нее страдают более 250 миллионов человек в мире. Эта болезнь коварна и довольна опасна: ХОБЛ уже сейчас занимает третье место в мире как причина смерти.
Причины возникновения болезни
- Вдыхание раздражающих газов или частиц в течение многих лет.
Наиболее распространенной причиной является курение табачных изделий (включая пассивное курение) или вдыхание различных паров, аэрозолей (электронные сигареты, средства нагревания табака, загрязненный воздух, строительная пыль и др.).
Обратите внимание: большинство людей (80%!), у которых развивается ХОБЛ, являются курильщиками!
- Генетическая восприимчивость.
Играет определенную роль, а это означает, что некоторые люди с большей вероятностью страдают от повреждения легких при воздействии внешних раздражителей, таких как, например, сигаретный дым.
- Дефицит альфа-1 антитрипсина
Этот белок защищает легкие от разрушительного действие других ферментов, которые есть в хешем органщике. Дефицит альфа-1 антитрипсина является наследственным заболеванием. У таких людей разрушение легких, которое ведет к эмфиземе, может наступать в довольно молодом возрасте, даже без влияния курения или воздействия других вредных веществ на дыхательные пути. В целом дефицит альфа-1-антитрипсина, по разным данным, является причиной 1–3% всех случаев ХОБЛ.
Симптомы ХОБЛ
Поначалу ХОБЛ обычно не вызывает никаких симптомов. По мере прогрессирования заболевания симптомы нарастают, наиболее часто встречаемыми из которых являются:
- Кашель
- Выделение мокроты
- Свистящее дыхание (свистящий звук при дыхании)
- Одышка: вначале возникает при физической нагрузке, а затем (по мере прогрессирования заболевания) и в покое
- Усталость, общая утомляемость
Хотя симптомы ухудшаются постепенно по мере прогрессирования ХОБЛ, некоторые люди могут испытывать «обострения» — состояния, когда симптомы обостряются сильнее обычного и могут потребовать дополнительного лечения.
Диагностика заболевания
- Осмотр врача и подробный расспрос о факторах влияния аэрополлютантов на дыхательные пути пациента
- Опросники для оценки симптомов болезни — CAT и выраженности одышки — mMRC
- Аускультация — выслушивание легких с помощью стетоскопа
- Спирометрия (или ФВД — функция внешнего дыхания) — инструментальное обследование, с помощью которого можно оценить, насколько хорошо работают легкие — узнать их объем, скорость и мощность выдоха. Для проведения исследования необходимо сделать глубокий вдох и резкий выдох в специальную трубочку, присоединенную к аппарату; выдыхать следует долго, «до самого конца». Люди, больные ХОБЛ, «выдувают» воздух долго и медленно из-за воспаления и сужения дыхательных путей, которые делают выдох трудным. Одним из важнейших показателей для врачей при проведении этого теста является отношение объема форсированного выдоха за первую секунду (потому очень важно выдыхать резко сразу после глубокого вдоха) к форсированной жизненной емкости легких. Это отношение также называется модифицированным индексом Тиффно: ОФВ1/ФЖЕЛ. У здоровых людей это отношение находится на уровне 0,8, у пациентов с ХОБЛ одним из критериев постановки диагноза является стойкое снижение ОФВ1/ФЖЕЛ < 0.7. Тестирование целесообразно проводить «на чистом фоне»: натощак, без применения ингаляторов.
Дополнительные тесты могут включать в себя:
- Бодиплетизмографию — расширенное обследование функции внешнего дыхания, которое позволяет более подробно узнать объемы и емкости легких. Тестирование похоже на ФВД, но его проводят в специальной герметичной кабинке (боди-камере).
- Исследование диффузионной способности легких (DLCO) – тест, направленный на оценку диффузии газов (кислорода и углекислого газа) через стенку альвеолы. Пациент спокойно дышит, затем делает глубокий выдох и глубокий вдох вместе с небольшим количеством безопасной для здоровья смеси меченых газов: угарного газа (СО) и гелия (He). Затем пациент задерживает дыхание на 10 секунд и выдыхает. Врачи оценивают количество меченых газов в выдыхаемом воздухе и определяют степень нарушения диффузии газов через пораженные альвеолы.
- Компьютерная томография (КТ) необходима пациентам для визуализации эмфиземы и других сопутствующих патологий.
- Пульсоксиметрия — метод, который благодаря небольшому датчику, закрепленному на любом из пальцев или мочке уха, позволяет узнать степень насыщения гемоглобина кислородом и оценить степень дыхательной недостаточности. В норме этот показатель должен быть равен или превышать 95%.
- Определение уровня α1-антитрипсина в крови — это исследование максимально актуально прежде всего для пациентов, страдающих ХОБЛ в возрасте меньше 45 лет, а также всем пациентам с быстро прогрессирующей эмфиземой.
Как лечить ХОБЛ?
- Медикаментозная терапия
Основу лечения ХОБЛ составляют специальный препараты — бронходилататоры, направленные на расширение бронхов и облегчения процесса дыхания.
Бронходилататоры как лекарства, как правило, представлены в ингаляционной форме, для их доставки использованием ингаляторы разных видов:
- Дозирующие аэрозольные ингаляторы (ДАИ)
- Порошковые ингаляторы (ПИ)
- «Мягкие» аэрозоли (soft-mist) (аэрозоли типа «Респимат»)
- Небулайзеры (компрессорные, ультразвуковые, электронно-сетчатые)
Для быстрого купирования резко возникших симптомов (например, одышки) применяются короткодействующие препараты: короткодействующие бета2-агонисты (КДБА) или М-антихолинергические препараты (КДАХ), например, сальбутамол или ипратропия бромид соответственно. Эти препараты необходимо использовать по необходимости, однако, если вы начинаете использовать их очень часто (больше 2 раз в неделю) — это дополнительный повод обратиться к врачу.
Бронходилататоры длительного действия — препараты контроля симптомов заболевания, которые предназначены для постоянного длительного применения.
К таким препаратам относятся:
— Длительно действующие М-антихолинергические препараты (ДДАХ), например, тиотропия или гликопиррония бромид
— Бета2-агонисты длительного действия (ДДБА), например, формотерол, индакатерол
— Фиксированные комбинации этих препаратов, например умеклидиния бромид/вилантерол, аклидиния бромид/формотерол.
Для лечения ХОБЛ используются также глюкокортикоиды — это класс лекарственных средств, обладающих противовоспалительными свойствами..
Ингаляционные глюкокортикоиды (ИГКС) могут быть использованы для длительного контроля симптомов в сочетании с бронходилататорами длительного действия,
- если симптомы болезни не контролируются полностью только применением бронходилататоров,
- если пациент страдает частыми обострениями
- если болезнь сочетается с бронхиальной астмой и/или с высоким содержанием эозинофилов крови (>300 клеток в микролитре крови).
Стоит помнить, что ИГКС не рекомендуют использовать в качестве стартовой (начальной) терапии.
Глюкокортикоиды, применяемые внутрь (в виде таблеток или вводимые при помощи капельницы), могут быть использованы для лечения обострений ХОБЛ (строго по назначению врача). Эти лекарства используются только ограниченное количество времени и только под контролем врача!
Рофлумиласт и теофиллин — дополнительные лекарства, которые могут быть назначены для лечения тяжелой ХОБЛ, выражающейся в наличии частых обострений, выраженных бронхообструктивных нарушениях, несмотря на проводимую комплексную терапию ингаляционными лекарствами.
- Поддерживающая терапия и хирургическое лечение
- Кислородотерапия: из-за развивающейся дыхательной недостаточности некоторые пациенты с тяжелой или прогрессирующей ХОБЛ могут иметь очень низкий уровень кислорода в крови (гипоксемия). Пациенты с выраженной гипоксемией могут быть подвержены длительной кислородной терапии, которая улучшает качеств и длительность жизни.
Для этих целей используются различные кислородные концентраторы, аппараты, предназначенные для неинвазивной вентиляции легких (например, CPAP). Режим работы аппарата подбирается лечащим врачом. Никогда кислородотерапия не должна сочетаться с курением: кислород взрывоопасен!
- Установка эндобронхиальных (трансбронхиальных) клапанов — небольших устройств, которые имплантируются в дыхательные пути с помощью бронхоскопа (эндоскопического аппарата, вводимого через рот или нос). Этот метод лечения относится к лечению эмфиземы легких — состояния, когда из-за воспалительных процессов в легких происходит «перераздувание» участков легочной ткани: воздух может проникнуть в легкие, но выдох по суженых бронхам становится очень затруднен.
Установленные эндобронхиальные клапаны позволяют воздуху выходить из пораженной области и не возвращаться туда. В результате более здоровые части легких способны выполнять большую часть продуктивной дыхательной деятельности.
- Хирургическое лечение — оперативные вмешательства по уменьшению объема легких или трансплантация легких.
- Операция по уменьшению объема легких включает удаление наиболее поврежденных участков легкого, что позволяет оставшемуся легкому «расширяться / расправляться» во время дыхательной деятельности более эффективно и функционировать максимально продуктивно.
- Трансплантация легких — единственный радикальный способ лечения эмфиземы. Для определения показаний к операции доктора обычной использует Индекс BODE, включающий оценку 4 параметров:
- Показания спирометрии (форсированный объем выдоха за первую секунду – ОФВ1).
- Пройденную дистанцию при 6-минутном тесте ходьбы.
- Степень одышки по шкале mMRC.
- Индекс массы тела.
Как жить с ХОБЛ?
Есть несколько вещей, которых должны придерживаться все пациенты с ХОБЛ, чтобы улучшить состояние своего здоровья и снизить риск развития осложнений.
- Отказ от курения: первая и самая важная часть любого плана лечения ХОБЛ заключается в том, чтобы бросить курить. Это необходимо независимо от того, как быстро прогрессирует болезнь. Прекращение курения замедляет прогрессирование ХОБЛ, независимо от того, как долго вы ею страдаете.
- Изучение правильной техники ингаляции: многие лекарства, используемые для лечения ХОБЛ, представлены в виде ингаляторов или требуют применения небулайзера. Только лечащий врач может определить, какой именно тип ингалятора и/или небулайзера необходим, и научить вас, как его верно использовать.
- Дыхательная гимнастика: доказано повышает толерантность к физической нагрузке, улучшает качество жизни и снижает частоту обострений ХОБЛ. Обязательно попросите врача о подборе комплекса упражнений, наиболее подходящих вам.
- Профилактика и своевременное лечение респираторных инфекций: любые бактериальные и или вирусные респираторные инфекции являются основной причиной обострения ХОБЛ.
Вопрос профилактики этих инфекций можно разрешить с помощью проведенной вакцинации. Прежде всего пациенты с ХОБЛ нуждаются в вакцинации против пневмококка и вируса гриппа!
Вопрос лечения респираторной инфекции зависит от ее причины. Если инфекция спровоцирована вирусом — врач подбирает один вид терапии (не включающий антибактериальную терапию), если причины обострения — бактерия, тогда доктор назначит антибиотики. Кроме того, если пациент страдает частыми обострениями (2 или более в год), несмотря на основное лечение заболевания, доктор может назначить длительную терапию антибиотиками класса макролиды (как правило, для этих целей используется Азитромицин).
- Питание: некоторые люди с прогрессирующей ХОБЛ не могут есть достаточно из-за своих симптомов (например, выраженная одышка или сильная общая слабость). Непреднамеренная потеря веса обычно происходит у людей с запущенной стадией заболевания легких. Старайтесь питаться полноценно, перед приемом пищи и после него старайтесь находиться в состоянии покоя. Помните, избыточный вес также может ухудшить симптомы ХОБЛ.
- Регулярный контроль состояния: регулярное посещение лечащего врача является важной частью успешного лечения ХОБЛ. Четких рекомендаций по частоте консультаций врача нет, это зависит, прежде всего, от состояния вашего здоровья.
Таким образом, несмотря на то, что ХОБЛ не является заболеванием, которое знают многие, эта патология безусловно заслуживает пристального внимания как со стороны пациентов, так и со стороны врачей. Тяжесть заболевания зависит от степени сужения бронхов, выраженности одышки и других симптомов болезни, а также частоты обострений в течение одного года, а лечение, как правило, является комплексным.
Берегите свои легкие, избегайте курения для их здоровья!
ЛИТЕРАТУРА
- Данные ВОЗ https://www.who.int/ru/news-room/fact-sheets/detail/the-top-10-causes-of-death 2018
- Данные ВОЗ https://www.who.int/ru/news-room/fact-sheets/detail/chronic-obstructive-pulmonary-disease-(copd) 2018
- Клинический рекомендации РРО ХОБЛ 2018 https://spulmo.ru/upload/federal_klinicheskie_rekomendaciy_hobl.pdf
- Данные UPTODATE Patient education: Chronic obstructive pulmonary disease (COPD) (Beyond the Basics) 2020
- Данные UPTODATE Patient education: Chronic obstructive pulmonary disease (COPD) treatments (Beyond the Basics) 2020
- НАЦИОНАЛЬНЫЕ КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ «Хирургическое лечение эмфиземы легких» 2015
лечение и диагностика причин, симптомов в Москве
Лечение хронической обструктивной болезни легких
Это серьезное, угрожающее жизни заболевание, при котором дыхательные пути неуклонно сужаются на фоне хронического воспаления бронхов или эмфиземы (разрушения тканей легких, затрудняющие газообмен). Обструкция — это буквально прекращение, препятствие в нормальном функционировании легких, доступе кислорода в организм и выведении углекислого газа.
Причины
- курение (активное и пассивное вдыхание табачного дыма),
- регулярное вдыхание пыли, продуктов сгорания (вредные производства)
К сожалению, данное заболевание неизлечимо, именно поэтому Всемирная организация здравоохранения активно призывает страны бороться с курением табака, проводить профилактические и просветительские программы для населения. Ведь предотвратить угрозу возникновения ХОБЛ можно, бросив курить.
И даже если заболевание неизлечимо можно справиться с его проявлениями и перевести его течении в контролируемое русло, главное не заниматься самолечением и вовремя обратиться к квалифицированным специалистам.
Не стоит забывать, что практически все случаи ХОБЛ предотвратимы. И обезопасить себя можно, отказавшись от вредной привычки курения табака. Ввиду того, что ранее мужчины курили много больше женщин, то и заболевание считалось по большей части мужским, но с широким распространением этой вредной привычки среди женщин, увеличилось и число выявленных случаев ХОБЛ среди них. Поэтому в наше время гендерное разделение не прослеживается так четко. В зоне риска курящие люди 40-50 лет и старше.
Симптомы хронической обструктивной болезни легких
- одышкакоторая медленно нарастает с прогрессированием заболевания,
- постоянный кашель,
- отделение мокроты при кашле.
Диагностика
Диагностика ХОБЛ является одной из самых актуальных тем для врача-пульмонолога: заболевание широко распространено, при несвоевременном диагностировании есть высокий риск перетекания заболевания в тяжелую форму с высокой смертностью. Основной метод диагностики, применяемый повсеместно, — спирометрия — врач замеряет объем и скорость потока воздуха, выдыхаемого при максимальном усилии. Но в пульмонологическом отделении ФНКЦ ФМБА России помимо спирометрии специалисты проводят и другие обследования функциональности легких, которые позволяют уточнить диагноз и впоследствии подобрать эффективное лечение: бодиплетизмография, измерение диффузионной способности легких, кардиореспираторные нагрузочные тесты, исследование дыхания во время сна, определение оксида азота в выдыхаемом воздухе и др. Также может потребоваться и лабораторная диагностика — анализы крови и выделяемой мокроты для уточнения стадии заболевания.
Лечение хронической обструктивной болезни легких
Общепринятые схемы лечения ХОБЛ направлены на облегчение симптомов и недопущение прогрессирования заболевания.
Пульмонологическое отделение ФНКЦ ФМБА России по праву считается одним из ведущих в стране, благодаря современному лечебно-диагностическому оснащению и составу команды специалистов: наши врачи разрабатывают уникальные программы лечения и реабилитации, проводят обучение коллег из других лечебных учреждений, публикуют результаты своих исследований в ведущих международных изданиях.
В отделении доступны все возможные средства диагностики и лечения заболеваний легких: как современные, так и проверенные временем. Более того, в нашем центре, единственном в России, проводятся клинические испытания, и именно нашими специалистами подтверждается эффективность новой диагностической и лечебной аппаратуры, проходящей регистрацию для использования в дальнейшем во всех пульмонологических отделениях страны. Это большое доверие квалификации центра, которое мы оправдываем из года в год в первую очередь перед нашими пациентами.
Записаться на консультацию вы можете через специальную форму на сайте или по телефону.
ХОБЛ — xроническая обструктивная болезнь легких
2019.12.17
Хроническая обструктивная болезнь легких является прогрессирующим и смертельным заболеванием
Хроническая обструктивная болезнь легких (ХОБЛ) представляет собой заболевание, характеризующееся прогрессирующей неполной обструкцией дыхательных путей (сужение воздушного потока в легких, что приводит к недостаточной оксигенации всех тканей и органов), связанной с аномальной воспалительной реакцией легких на вдыхаемые вредные частицы или газы. в частности курение табака. Наиболее важным фактором риска ХОБЛ является длительное курение. На возникновение заболевания также влияют загрязнение окружающей среды и работа в загрязненной (пыльной или дымной) среде, частые респираторные инфекции в анамнезе и, в очень редких случаях, дефицит определенного белка (альфа-1-антитрипсина).
Данные различных исследований показывают, что заболеваемость и смертность от ХОБЛ увеличивается с каждым годом. В Европе заболеваемость этим заболеванием составляет от 5% до 10%, особенно среди пожилых людей. ХОБЛ в настоящее время занимает четвертое место по уровню смертности, но согласно прогнозам ВОЗ на 2030 год. она станет третьей по значимости причиной смерти в мире (сердечно-сосудистые заболевания останутся на первом месте, а онкология — на втором). ХОБЛ является прогрессирующим заболеванием, которое означает, что если его не лечить, оно ухудшится и изменения будут необратимыми. ХОБЛ часто усугубляет течение сопутствующих заболеваний и операций, и его частыми «сопровождающими» являются депрессия, сердечные заболевания, атрофия скелетных мышц, снижение выносливости, истощение, хроническое заболевание сердца, вторичная полицитемия (увеличение количества клеток крови) и рак легких.
Симптомы, характерные для ХОБЛ
- Одышка и нехватка воздуха. Первоначально это происходит во время повышенной физической нагрузки, например, торопиться в автобус или подниматься по лестнице, а затем, во время простых ежедневных действий (уборка дома, одеваться), и, наконец, сидеть или лежать в постели;
- Кашель разных видов, кашель, особенно по утрам. Курильщик обычно связывает кашель с курением, привыкает кашлять по утрам, поэтому он часто не замечает, что кашель изменился, стал постоянным и появилась мокрота;
- Регенерация мокроты. Мокрота имеет тенденцию быть слизистой и удлиненной, с обострением заболевания и вовлечением гнойной инфекции;
- Увеличение усталости, общая слабость;
- Общие респираторные инфекции;
- Потеря веса и др.
Диагностика и лечение ХОБЛ
Хроническая обструктивная болезнь легких диагностируется пульмонологом (пульмонологом), который оценивает жалобы пациента, имеет историю болезни, клиническое обследование и спирометрическое исследование. Объем легких и скорость воздушного потока во время выдоха измеряются с помощью спирометрии. Пациенты с ХОБЛ имеют пониженную скорость выдоха, что приводит к тому, что не весь воздух удаляется из легких, и в конечном итоге развивается эмфизема легких (другими словами, «выпуклость»), и грудная клетка напоминает бочку.
После постановки диагноза ХОБЛ проводится лечение. К сожалению, до сих пор нет лекарства от хронической обструктивной болезни легких, но следование рекомендациям врача может замедлить его прогрессирование и улучшить качество жизни, снизить риск смерти и предотвратить обострения.
Чем раньше диагностируется заболевание, тем легче прогрессировать и тем проще лечение. При диагностике ХОБЛ легкой стадии достаточно следовать рекомендациям врача и использовать быстродействующие бронходилататоры при одышке. Однако для лечения хронической обструктивной болезни легких вдыхаемые бронхолитические препараты подбираются пульмонологом индивидуально для каждого пациента. В дополнение к правильному использованию ингаляционных лекарств (ингаляторов) следует соблюдать рекомендации другого врача.
Рекомендации врача для больных
- Не курите, потому что курение продолжает ухудшать функцию легких, а лекарства менее эффективны.
- Еда здоровая и балансированная: Ешьте 3-4 раза в день, употребляйте много свежих продуктов, фруктов и овощей, ограничьте потребление алкоголя.
- Поддерживайте физическую активность и улучшайте физическую форму: от 20 до 30 минут аэробных упражнений не менее 2-3 раз в неделю — особенно нордическая ходьба, подъем по лестнице. Для тех, кто не любит активные виды спорта, прогулки на природе с домашним животным, игры с детьми или внуками могут стать приятной физической нагрузкой. Быстродействующий бронходилататор можно вдыхать перед физической подготовкой.
- Избыточный вес рекомендуется для тех, кто имеет избыточный вес, так как потеря веса значительно повысит физическую работоспособность и уменьшит одышку.
- Избегайте простудных заболеваний, всегда носите соответствующую одежду для сезона и поддерживайте температуру ниже 19 градусов
- Предотвращение заражения вирусными респираторными инфекциями от больных близких, поскольку любая респираторная инфекция может затруднить дыхание и еще больше повредить ткани легких, а вирусные и бактериальные респираторные инфекции являются наиболее частой причиной обострения ХОБЛ.
- Если в вашем доме насморк или холод, рекомендуется использовать одноразовые маски и часто мыть руки.
- Грипп и пневмония могут быть защищены прививками, которые бесплатны для пациентов с болезнью и должны проводиться ежегодно, как только начинается осенний сезон.
- Правильное использование лекарств (ингаляторов) очень важно при заболеваниях дыхательных путей, иначе они не попадут в нижние дыхательные пути и окажутся неэффективными. После ингаляционного лечения ваш пульмонолог научит вас правильно их использовать и даст вам подробные инструкции по использованию вашего ингалятора. Если вы не чувствуете какого-либо улучшения или чувствуете, что ваши лекарства не действуют, внимательно прочитайте инструкцию или обратитесь за советом к фармацевту.
Когда вызывать пульмонолога?
Посещение пульмонолога по поводу хронической обструктивной болезни легких рекомендуется не реже одного раза в год, для пациентов с тяжелой ХОБЛ — 3 раза в год. Во время визита оценивается легочная функция и ее изменения во время лечения и разъясняется техника использования ингаляторов. Запись на консультацию пульмонолога также рекомендуется, если назначенное лечение не улучшается. Во время консультации врач выберет наиболее подходящее лекарство и ингалятор.
Если вам за 40, жалуйтесь на одышку с легкой или умеренной физической нагрузкой, одышку, сопровождающуюся утренним кашлем, мокротой, «одышкой», изменениями в характере дыхания, чувством одышки, усилением дыхания и пульса, особенно если вы курите Посетите своего пульмонолога для проверки спирометрии, чтобы видеть, есть ли у Вас обструктивное заболевание легких.
Сотрудничество между пациентом и врачом имеет важное значение для успеха лечения ХОБЛ
Следование рекомендациям врача и регулярное использование препарата могут помочь остановить прогрессирование заболевания, сохранить способность работать дольше, продолжать полноценную социальную жизнь. Однако, собственное отношение и усилия пациента здесь очень важны. Несоблюдение режима и лечения ухудшит состояние и вызовет необратимые изменения. На более тяжелых стадиях ХОБЛ физическая активность значительно снижается, и даже такие, казалось бы, легкие действия, как одевание или стирка, ставятся под сомнение. Такие пациенты могут получать непрерывную кислородную терапию, как определено пульмонологом, который выполнил пульсоксиметрию и мониторинг газов артериальной крови.
Hobble Приручите лошадь | EquiMed
Персонал EquiMed — 25.04.2017 Общая помощь
Гвоздь для лошадей, включая уздечки и веревку, которой можно приковывать лошадь.Хобблинг — это связывание двух ног лошади вместе коротким отрезком веревки или кожи, чтобы препятствовать движению вперед.
Хобблы используются всадниками, которые хотят, чтобы их лошади оставались близко к лагерю, тренерами, которые хотят, чтобы их лошади научились стоять на месте или не бороться с давлением на ноги, и многими владельцами лошадей, которые хотят, чтобы их лошади проявляли самодисциплину. это связано с ограничением движений ног и ступней.
Обучение лошади выдерживанию давления на ступни и ноги
Мягкое прикосновение и растирание голеней и ступней лошади без того, чтобы лошадь вздрогнула и не отодвинулась, — это первый шаг к успешному обучению лошади принимать хромоту.
Хобблы стали использоваться с тех пор, как человек начал приручать животных. Связывание двух ног вместе для предотвращения побега имеет определенные преимущества как для лошади, так и для владельца / всадника.
Когда дело доходит до лошадей, принятие препятствий не только учит лошадь терпению и возможности оставаться на одном месте, но также может буквально спасти конечность или жизнь лошади, если лошадь застрянет в заборе из колючей проволоки или в другой ситуации, когда слишком большое движение может привести к катастрофическим повреждениям.
Воздействие на лошадь ВСЕХ типов давления поможет лошади научиться принимать давление, а не паниковать или реагировать на давление так, чтобы это могло причинить ей боль. — Рик Гор
Когда лошадь понимает ограничения и уступает давлению, а не сопротивляется и сопротивляется этому, она может пережить опыт, угрожающий жизни или конечностям. Кроме того, обучение лошади тому, чтобы ее прихрамывали, имеет преимущества, когда вы не можете привязать или удерживать лошадь другими способами, например, когда вы находитесь на тропе без деревьев.
По словам Рика Гора, основателя Think Like A Horse, «тренировка лошади научит ее терпению, научит ее поддаваться давлению, научит ее не паниковать, если ее ноги застрянут, и это пригодится, если вы некуда завязать «.
В прошлом хромоты часто использовались на лошадях жестокими способами, чтобы сломить их дух, вывести лошадь из строя и / или доминировать над ней.
Совсем недавно владельцы лошадей и тренеры поняли, что обучение лошади приемам хрипов — это способ безопасно дать лошади определенную свободу, в то же время позволяя лошади свободно защищаться, если это необходимо, удерживая лошадь в пределах определенной области, и научить его не паниковать, когда его ноги оказываются в ловушке.
Дрессировщики лошадей рекомендуют следующие условия и соображения для успешной тренировки лошади, чтобы она принимала хромоту:
- Работайте по обучению ковбойке в безопасном замкнутом пространстве с мягкой ровной опорой и без препятствий.
- Начинайте уроки хобблинга, когда ваша лошадь устала, а не свежа.
- Принимайте меры медленно и учитывайте каждый шаг для безопасности и принятия.
- Убедитесь, что ваша лошадь физически здорова, чтобы у нее меньше шансов получить травму.
- Будьте бдительны и держитесь подальше от опасностей, пока ваша лошадь приспосабливается к путям.
- Держите карманный нож под рукой на случай чрезвычайной ситуации; используйте его только в том случае, если вы можете сделать это, не подвергая себя опасности.
При обучении лошади принимать хрипы существует вероятность травмы как лошади, так и тренера. Будьте внимательны, так как некоторые лошади теряют равновесие и могут упасть, подпрыгнуть или встать на ноги, когда обнаружат, что их ноги связаны.
5 шагов по обучению лошади воспринимать хромоту:
Шаг 1 — Снизьте чувствительность ног и ступней вашей лошади:
Работа с ногами и нижними конечностями — важная часть тренировки лошади.Если жеребенок привык, что его ступни и голени трогают и берут на руки, это сохраняется на протяжении всей жизни лошади.
Если лошадь не обучена как жеребенок, старшую лошадь можно научить обращаться с ногами и нижними конечностями, осторожно используя тренировочную палку, мягкую хлопчатобумажную веревку, кусочки ткани, чистя щеткой и распыляя воду на лошадь. привыкли трогать и трогать ступни и голени.
Мягкое прикосновение и растирание голеней и ступней лошади без того, чтобы лошадь вздрогнула и не отодвинулась, — это первый шаг к успешному обучению лошади принимать хромоту.
Шаг 2 — Научите лошадь поддаваться давлению без паники:
Используя мягкую хлопчатобумажную веревку, натяните веревку сначала на одну ногу, а затем на другую, обучая лошадь взаимодействовать, когда на нее оказывается давление, поднимая копыто. Как только лошадь поднимет копыто, ослабьте давление. Вскоре вы сможете перемещать лошадь, привязав веревку к любой ноге.
Шаг 3 — Научите лошадь вести себя с веревкой на подпруге
Обвязывая подпругу мягкой веревкой и ведя ее с легким нажимом, лошадь привыкает к давлению, оставаясь при этом удобной и отзывчивой.
Шаг 4 — Выберите подходящие коврики для вашей лошади
Лучшие и самые удобные бродки для лошадей сделаны из кожи, тканого нейлона и неопрена. Из-за силы лошади они должны быть сильными и должны быть подогнаны под лошадь.
Шаг 5 — Применение хобблей
Когда лошадь находится в закрытом загоне или загоне с мягкой грязью или травой под ногами, используйте стропы из мягкой веревки, мягкой кожи или другого мягкого прочного материала.Никогда не используйте цепи, так как они могут напугать и повредить ноги лошади.
Большинство лошадей будут сопротивляться, когда впервые почувствуют влияние хромоты. Как только лошадь немного борется, она обычно останавливается и стоит на месте, ожидая от вас помощи, если вы в достаточной степени снизили чувствительность ее нижних конечностей и ступней.
Как только лошадь остановится, вы спокойно снимаете путы, успокаиваете лошадь и затем заставляете ее медленно отойти на несколько шагов.
Повторяйте прихрамывание лошади в течение коротких периодов времени, пока она спокойно не примет давление и пониженную подвижность, вызванную прихрамыванием. Всегда будьте спокойны и терпеливы, когда ковыряете лошадь. Ваша работа как вожака стада — показать ему, что в этом нет ничего страшного — просто еще один опыт повседневной жизни вожака и вожака стада.
Как только ваша лошадь начинает мириться с тем, что ее хромают, возьмите за правило хромать ее на короткие периоды времени, пока она пасется, идет по тропе, готовится к уходу или к визиту кузнеца или ветеринара.
Эта практика добавит еще одно измерение в ваши отношения с вашей лошадью, и кто знает, может спасти конечность или жизнь лошади, если она когда-нибудь окажется обвитой колючей проволокой или другой ситуацией, когда уступка давлению предотвращает травму или вред.
Предупреждения о ковыляющих лошадях:
Лошадей, координация или равновесие которых нарушена седативными препаратами, или лошадей, страдающих неврологическими расстройствами, нельзя путать.
Hobbles не следует использовать для удержания лошади во время болезненной процедуры. Хобблы — эффективное средство сдерживания при возникновении чрезвычайной ситуации и приучения лошади стоять на месте и выдерживать давление, но никогда не должны использоваться для сдерживания лошади вместо обезболивания.
Хобблы никогда не должны накладываться на сустав или слишком плотно, чтобы ограничить кровоток.
Не позволяйте хромоте мешать вашему стаду в этом сезоне
От пастбища до откормочной площадки хромота может привести к снижению продуктивности крупного рогатого скота и потере денег из кошелька скотовода.
По словам А.Дж. Тарпофф, ветеринар по исследованию и распространению говядины Канзасского государственного университета, одно исследование показало, что лечение животного от хромоты на животноводческом складе может привести к потере до 103 долларов на душу населения. По его словам, это настоящие деньги, которые производители крупного рогатого скота не могут себе позволить. Тарпофф выступил во время апрельских вебинаров «Беседы о скотах», организованных K-State Research and Extension.
«Раннее лечение означает успех», — сказал Тарпофф. «Если вы вылечите их от правильного состояния в первый раз, у вас будет больше шансов на положительный ответ, и они смогут вернуться в производство.Проблема в том, что крупный рогатый скот, как вид добычи, склонен скрывать любые болезни или хромоту, которые могли бы сделать их идеальными для хищников. Итак, первый шаг при осмотре крупного рогатого скота — убедиться, что все животные встают и передвигаются перед вами, чтобы вы могли наблюдать за их ступнями, ногами и суставами в движении.
Стопа
«До 90% опасений по поводу крупного рогатого скота проистекает из ступни, где они соприкасаются с землей», — сказал Тарпофф. «Из этих проблем с ногами 80% связаны с задними ногами, и это во многом связано с передвижением крупного рогатого скота.Передние лапы способны выдерживать их вес. Задние ноги предназначены для передвижения ». Он добавил, что эта большая задняя мышечная структура этих задних ног и их использование для управления движениями животного оказывает давление и трение на задние лапы и ноги, особенно на наружные боковые пальцы ног.
Скотоводы знакомы с гнилью стопы, но не все случаи хромоты вызваны гнилью стопы, сказал Тарпофф. Главное — найти симметричный отек вокруг стопы.
Гниль стопы вызывается фузобактериями, обнаруженными в навозе и в окружающей среде.Заражение начинается с ссадины кожи, вызванной чем-то маленьким, например наклейкой или куском камня, который сломал или проткнул кожу между пальцами ног. Это дает возможность бактериям заразить палец и расти.
Тарпофф сказал, что ветеринары будут лечить с помощью инъекционных системных антибиотиков, чтобы инфекция не распространялась на другие части животного. Производители крупного рогатого скота могут также использовать банамин, трансдермальное обезболивающее средство, специально предназначенное для гниения стопы. Однако он предостерег от использования стероидов, потому что они обладают иммунодепрессивным действием и могут фактически противодействовать введенным антибиотикам.
Прочие виновники
Тарпофф сказал, что если инфекция не проходит или опухоль несимметрична, виновником может быть что-то другое. Он обсуждал глубокие инфекции ног и суставов, абсцессы пальцев ног, септические суставы и артрит, волосатые бородавки на пятках и травмы — все это может привести к хромоте. Для лечения серьезных инфекций может потребоваться помощь ветеринара.
И не всякая хромота вызвана тем, что животное подхватило камень пальцами ног. Септический артрит у телят, например, возникает после начального респираторного заболевания.
Тарпофф объяснил, что телят в возрасте пары месяцев до отъема можно лечить от приступа пневмонии, но затем, примерно через 10 дней, ковбои видят хромоту и опухшие суставы в икрах.
«Мы часто видим это после лечения BRD [респираторного заболевания крупного рогатого скота], и это не гниль ног», — сказал Тарпофф. Если поражено более одного сустава, животное будет выбрано на убой.
Быки во время сезона размножения могут получить травмы колена, которые похожи на разрывы передней крестообразной связки у человека, сказал Тарпофф.
«Это черепно-крестообразный разрыв», — сказал он. «Когда крупный рогатый скот рвет его, предполагается, что их скакательные суставы и колено сгибаются одновременно; так что когда она порвана, похоже, у них сломана нога «. Эта травма обычно не поддается лечению, и бык навсегда выбывает из игры.
Профилактика
Ключ к поддержанию крупного рогатого скота в отличной форме — это предотвращение возможности проникновения хромоты в стадо:
• Коммерческая вакцина. Существует только одна вакцина от гнили стопы, Фузогард.Тарпофф сказал, что ветеринары видят в нем некоторую эффективность, но пользователи должны рассматривать это как дополнительную страховку, а не как серебряную пулю.
• Окружающая среда. Чтобы контролировать гниль лапок на пастбище, посмотрите на места для полива. Крупный рогатый скот будет стоять в воде, которая смягчает их кожу и делает их склонными к ссадинам. Подумайте об улучшении доступа к пруду, чтобы им не приходилось ездить по гравию, вылезая из воды; и улучшить дренаж вокруг резервуаров.
• Погрузочно-разгрузочные работы. Травмы пальцев ног часто возникают при транспортировке и транспортировке и могут привести к абсцессам. Бетонные сооружения имеют тенденцию стачивать копыта, а сломанные сварные швы в подъемных желобах могут сбрить части копыт. Очистите складские помещения и патрулируйте на предмет острых краев.
Клиническая картина токсоплазмоза: анамнез, физикальное обследование
Автор
Мурат Хёкелек, доктор медицины, доктор философии Профессор, кафедра клинической микробиологии, Медицинский факультет Черрахпаша Стамбульского университета, Турция
Мурат Хекелек, доктор медицины, доктор философии является членом следующих медицинских обществ: Американское общество микробиологов, Турецкое общество паразитологов
Раскрытие: Ничего не нужно раскрывать.
Главный редактор
Майкл Стюарт Бронз, доктор медицины Дэвид Росс Бойд Профессор и председатель медицинского факультета, кафедра внутренней медицины, кафедра медицины, Научный центр здравоохранения Университета Оклахомы; Магистр Американского колледжа врачей; Научный сотрудник Американского общества инфекционных болезней; Член Королевского колледжа врачей, Лондон
Майкл Стюарт Бронз, доктор медицины, является членом следующих медицинских обществ: Alpha Omega Alpha, Американский колледж врачей, Американская медицинская ассоциация, Ассоциация профессоров медицины, Общество инфекционных болезней Америки, Медицинская ассоциация штата Оклахома, Южное общество клинических исследований
Раскрытие информации: Ничего не раскрывать.
Благодарности
Джозеф У Беккер, доктор медицины Научный сотрудник, Глобальное здравоохранение и международная неотложная медицина, Медицинская школа Стэнфордского университета
Джозеф У Беккер, доктор медицинских наук, является членом следующих медицинских обществ: Американского колледжа врачей неотложной помощи, Ассоциации резидентов неотложной медицины, Phi Beta Kappa и Общества академической неотложной медицины
Раскрытие: Ничего не раскрывать.
Джон Л. Бруш, доктор медицины, FACP Доцент медицины Гарвардской медицинской школы; Персонал-консультант, Департамент медицины и службы инфекционных заболеваний, Кембриджский альянс здравоохранения
John L Brusch, MD, FACP является членом следующих медицинских обществ: Американского колледжа врачей и Общества инфекционистов Америки
Раскрытие: Ничего не нужно раскрывать.
Теодор Дж. Гаэта, DO, MPH, FACEP Доцент кафедры неотложной медицины, Медицинский колледж Вейл Корнелл; Заместитель председателя и директор программы резидентуры по неотложной медицине, Департамент неотложной медицины, Методистская больница Нью-Йорка; Научный руководитель, адъюнкт-профессор кафедры неотложной медицины, медицинский факультет Университета Святого Георгия
Теодор Дж. Гаэта, DO, MPH, FACEP является членом следующих медицинских обществ: Альянса клинического образования, Американского колледжа врачей неотложной помощи, руководителей отделов неотложной медицины, Совета директоров резиденций неотложной медицины, Нью-Йоркской медицинской академии и Общество академической неотложной медицины
Раскрытие: Ничего не нужно раскрывать.
Рик Кулкарни, MD Лечащий врач, Отделение неотложной медицины, Кембриджский альянс здравоохранения, Отделение неотложной медицины, Гарвардская медицинская школа
Рик Кулкарни, доктор медицинских наук, является членом следующих медицинских обществ: Alpha Omega Alpha, Американская академия экстренной медицины, Американский колледж врачей скорой помощи, Американская медицинская ассоциация, Американская ассоциация медицинской информатики, Phi Beta Kappa и Society for Academic Emergency Medicine
.Раскрытие информации: WebMD Salary Employment
Mark L Plaster, MD, JD Исполнительный редактор, Ежемесячно для врачей скорой помощи
Mark L Plaster, MD, JD является членом следующих медицинских обществ: Американской академии неотложной медицины и Американского колледжа врачей неотложной помощи
Раскрытие информации: M L Plaster Publishing Co LLC Доля владения Управленческая позиция
Амар Сафдар, доктор медицины, FACP, FIDSA Адъюнкт-профессор медицины, консультант, Департамент инфекционных заболеваний, инфекционного контроля и здоровья сотрудников, Онкологический центр доктора медицины Андерсона, Техасский университет
Амар Сафдар, доктор медицинских наук, FACP, FIDSA является членом следующих медицинских обществ: Американского колледжа врачей, Американской медицинской ассоциации, Американского общества микробиологии, Американского общества инфекционных заболеваний, Международного общества принимающих пациентов с ослабленным иммунитетом, Нью-Йоркской академии наук и Медицинская ассоциация Южной Каролины
Раскрытие: Ничего не нужно раскрывать.
Джозеф Скиаммарелла, доктор медицины, FACP, FACEP майор, медицинский корпус, резерв армии США; Лечащий врач отделения неотложной медицинской помощи, Weatherby Locums; Президент и директор по образованию, обучению и консультированию в области здравоохранения, Inc
Джозеф Скиаммарелла, доктор медицины, FACP, FACEP является членом следующих медицинских обществ: Американского колледжа врачей скорой помощи, Американского колледжа врачей и Американской медицинской ассоциации
Раскрытие: Ничего не нужно раскрывать.
Ричард Х. Синерт, DO Доцент кафедры неотложной медицины, клинический доцент медицины, директор по исследованиям Медицинского колледжа государственного университета Нью-Йорка; Консультанты, Отделение неотложной медицины, Больничный центр округа Кингс
Ричард Синерт, доктор медицинских наук, является членом следующих медицинских обществ: Американского колледжа врачей и Общества академической неотложной медицины
Раскрытие: Ничего не нужно раскрывать.
Дипика Сингх, MD Штатный врач, Отделение неотложной медицины, Госпиталь Лоуренса и Мемориала, Нью-Лондон, Коннектикут
Дипика Сингх, доктор медицины, является членом следующих медицинских обществ: Американского колледжа врачей скорой помощи, Американской медицинской ассоциации, Американской ассоциации медсестер, Ассоциации резидентов скорой медицинской помощи и Sigma Theta Tau International
.Раскрытие: Ничего не нужно раскрывать.
Франсиско Талавера, фармацевт, доктор философии, Адъюнкт-профессор, Фармацевтический колледж Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие информации: Medscape Reference Salary Employment
Болезнь Гиршпрунга — Диагностика и лечение
Диагноз
Врач вашего ребенка проведет осмотр и задаст вопросы о дефекации вашего ребенка.Он или она может порекомендовать один или несколько из следующих тестов для диагностики или исключения болезни Гиршпрунга:
Рентген брюшной полости с использованием контрастного красителя. Барий или другой контрастный краситель вводится в кишечник через специальную трубку, вводимую в прямую кишку. Барий заполняет и покрывает слизистую оболочку кишечника, создавая четкий силуэт толстой и прямой кишки.
Рентген часто показывает четкий контраст между узким участком кишечника без нервов и нормальным, но часто опухшим отделом кишечника позади него.
- Контроль измерения мышц вокруг прямой кишки (анальная манометрия). Манометрический тест обычно проводится детям старшего возраста и взрослым. Врач надувает воздушный шар внутри прямой кишки. В результате окружающие мышцы должны расслабиться. В противном случае причиной может быть болезнь Гиршпрунга.
- Удаление образца ткани толстой кишки для исследования (биопсия). Это самый надежный способ определить болезнь Гиршпрунга. Образец биопсии можно собрать с помощью отсасывающего устройства, а затем изучить под микроскопом, чтобы определить, отсутствуют ли нервные клетки.
Лечение
У большинства людей болезнь Гиршпрунга лечат хирургическим путем, чтобы обойти часть толстой кишки, в которой отсутствуют нервные клетки. Это можно сделать двумя способами: операция вытягивания или операция по удалению стомы.
Сквозная хирургия
При этой процедуре удаляется слизистая оболочка пораженной части толстой кишки. Затем нормальный участок протягивается через толстую кишку изнутри и прикрепляется к анальному отверстию.Обычно это делается с помощью малоинвазивных (лапароскопических) методов, действующих через задний проход.
Стомическая хирургия
У очень больных детей операция может проводиться в два этапа.
Сначала удаляется патологическая часть толстой кишки, а верхняя здоровая часть толстой кишки соединяется с отверстием, которое хирург создает в брюшной полости ребенка. Затем стул покидает тело через отверстие в мешок, который прикрепляется к концу кишечника, который выступает через отверстие в брюшной полости (стома).Это дает время для заживления нижней части толстой кишки.
После того, как толстая кишка успела зажить, выполняется вторая процедура, чтобы закрыть стому и соединить здоровую часть кишечника с прямой кишкой или анусом.
Результаты операции
После операции у большинства детей стул может выводиться через задний проход.
Возможные осложнения, которые со временем могут улучшиться, включают:
- Диарея
- Запор
- Текущий стул (недержание кала)
- Задержка приучения к туалету
Дети также продолжают подвергаться риску развития кишечной инфекции (энтероколита) после операции, особенно в первый год.Немедленно обратитесь к врачу, если возникнут какие-либо признаки и симптомы энтероколита, например:
- Кровотечение из прямой кишки
- Диарея
- Лихорадка
- Вздутие живота
- Рвота
Образ жизни и домашние средства
Если у вашего ребенка запор после операции по поводу болезни Гиршпрунга, обсудите со своим врачом, следует ли попробовать что-либо из следующего:
Подавайте продукты с высоким содержанием клетчатки. Если ваш ребенок ест твердую пищу, включите в него продукты с высоким содержанием клетчатки. Предлагайте цельнозерновые, фрукты и овощи и ограничьте употребление белого хлеба и других продуктов с низким содержанием клетчатки. Поскольку внезапное увеличение количества продуктов с высоким содержанием клетчатки может поначалу усугубить запор, постепенно добавляйте продукты с высоким содержанием клетчатки в рацион вашего ребенка.
Если ваш ребенок еще не ест твердую пищу, спросите врача о смесях, которые могут помочь при запоре. Некоторым младенцам на какое-то время может понадобиться зонд для кормления.
- Увеличение жидкости. Поощряйте ребенка пить больше воды. Если у вашего ребенка была удалена часть или вся толстая кишка, у вашего ребенка могут быть проблемы с поглощением достаточного количества воды. Употребление большего количества воды поможет вашему ребенку избежать обезвоживания, что поможет облегчить запор.
- Поощряйте физическую активность. Ежедневная аэробная активность способствует регулярному опорожнению кишечника.
- Слабительные (только по указанию врача вашего ребенка). Если ваш ребенок не реагирует или не может переносить увеличение клетчатки, воды или физической активности, некоторые слабительные средства — лекарства, стимулирующие опорожнение кишечника — могут помочь облегчить запор.Спросите врача, следует ли вам давать ребенку слабительные, как часто вы должны это делать, а также о рисках и пользе.
Подготовка к приему
Болезнь Гиршпрунга часто диагностируется в больнице вскоре после рождения, или признаки болезни проявляются позже. Если у вашего ребенка есть признаки или симптомы, которые вас беспокоят, особенно запор и вздутие живота, поговорите со своим врачом.
Вас могут направить к специалисту по расстройствам пищеварения (гастроэнтерологу) или в отделение неотложной помощи, если симптомы у вашего ребенка тяжелые.
Вот некоторая информация, которая поможет вам подготовиться к встрече.
Что вы можете сделать
Когда вы записываетесь на прием, спросите, есть ли что-нибудь, что вашему ребенку нужно сделать заранее, например, поститься перед определенным тестом. Составьте список:
- Признаки или симптомы вашего ребенка, , включая подробную информацию о дефекации — частоту, последовательность, цвет и сопутствующую боль
- Основная медицинская информация вашего ребенка, , включая другие заболевания, которые у него есть, и семейный анамнез
- Все лекарства, витамины или добавки , которые принимает ваш ребенок, и сколько воды он выпивает в течение дня
- Вопросы, которые следует задать врачу вашего ребенка
Возьмите с собой члена семьи или друга, если это возможно, чтобы помочь вам запомнить предоставленную вам информацию.
При болезни Гиршпрунга вам следует задать врачу следующие основные вопросы:
- Что, вероятно, вызывает симптомы у моего ребенка?
- Какие еще возможные причины?
- Какие тесты нужны моему ребенку?
- Как лучше всего действовать?
- Если вы порекомендуете операцию, чего мне ожидать от выздоровления моего ребенка?
- Каковы риски операции?
- Каков долгосрочный прогноз моего ребенка после операции?
- Нужно ли моему ребенку соблюдать специальную диету?
- Могу ли я получить какие-нибудь брошюры или другие печатные материалы? Какие сайты вы рекомендуете?
Не стесняйтесь задавать другие вопросы.
Чего ожидать от врача
Врач вашего ребенка может задать вам вопросы, в том числе:
- Когда у вашего ребенка появились симптомы?
- Симптомы ухудшились?
- Как часто у вашего ребенка дефекация?
- Испытывает ли ваш ребенок боль при дефекации?
- У вашего ребенка неплотный стул? В них есть кровь?
- У вашего ребенка рвота?
- Ваш ребенок легко устает?
- Что может улучшить симптомы вашего ребенка?
- Что может ухудшить симптомы вашего ребенка?
для вашей собаки
OrthoPets Hobble Vest — это специальное приспособление для собак (или жилет), которое можно использовать для поддержки и стабилизации собак с медиальной нестабильностью плеча.Нестабильность медиального плеча у собак похожа на травму вращающей манжеты плеча у человека. Эти типы травм обычно возникают, когда ваша собака проявляет легкую хромоту или почти не несет веса. Пациенты с медиальной нестабильностью плеча обычно проявляют нежелание делать крутые повороты.
Жилет Hobble обеспечивает поддержку ноге (ногам) вашей собаки с медиальной нестабильностью плеча. Эти типы травм обычно возникают в результате повреждения медиальной плечевой связки и могут быть результатом растяжения и / или разрыва.Травмы плеча могут проявляться в виде хромоты у собаки и могут варьироваться от умеренной до тяжелой. Эти травмы обычно значительно усугубляются после продолжительных упражнений. Нестабильность медиального плеча часто возникает у спортивных и атлетичных собак, а иногда может возникать у пожилых собак, которые поскользнулись при попытке встать с гладкого пола. Медиальные травмы плеча часто возникают в результате повторяющихся нагрузок на плечевую связку.
Пациенты с медиальной нестабильностью плеча обычно имеют сниженную подвижность и хромоту.Нестабильность медиального плеча диагностируется вашим ветеринаром с помощью квалифицированных манипуляций (часто под седативными препаратами) и требуется, чтобы исключить более частую травму грудной конечности.
Жилет Hobble, используемый при медиальной нестабильности плеча, чтобы предотвратить отведение передних конечностей от средней линии пациента или их смещение от нее. Эти травмы обычно лечат в сочетании с ограничением физической активности, артоскопией, ударно-волновой терапией или лазерной терапией. Доказано, что использование профессиональной реабилитации значительно улучшает выздоровление пациентов.
Ниже вы найдете примеры жилета для собак OrthoPets Hobble. Позвоните или напишите по электронной почте OrthoPets и попросите поговорить с менеджером, который ответит на ваши вопросы и обсудит, как жилет OrthoPets Hobble может помочь улучшить потребности вашей собаки в мобильности.
Splay Leg в цыплятах и лечении
Цыпочки — фото Алекса Старра
Весна приносит весенних цыплят во многие наши дома. Весенние птенцы иногда могут получить травмы и заболеть и требуют особого внимания и заботы со стороны хозяина.Одно из распространенных недугов у цыплят называется «Раскачивающаяся ножка».
Splay Leg (также обычно называемый «Spraddle Leg») — это состояние, при котором у молодых цыплят одна или обе ноги соскальзывают в сторону от бедра, из-за чего птица не может ходить или даже стоять. Скольжение ножек часто возникает из-за использования материалов с гладкой поверхностью (например, газет) для подстилки брудеров. Состояние также может быть вызвано дефицитом витаминов или слишком высокой или колеблющейся температурой в инкубаторе.
Splay Leg обычно обратим, если его обнаружить на ранней стадии и немедленно лечить. Если оставить без внимания, цыпленок с раскосыми ногами не сможет самостоятельно добраться до еды или питья. В конце концов, необработанная птица будет навсегда хромой и ее придется уничтожить.
Цыплятам, страдающим Splay Leg, следует приковывать голени вместе, чтобы позволить птице исправить себя. Хотя различные предметы домашнего обихода можно использовать в качестве хоботы (например, резинка, продетая через небольшой кусок соломинки для питья, бинты, веревку и т. Д.) предпочтительным инструментом для этой цели является самоклеящаяся медицинская пленка. Медицинское обертывание довольно дешево и широко доступно. Мне лично нравится 3M’s Vetrap, и я держу его запас в своей аптечке для курицы (например, перевязочная лента 3M Vetrap). Используя простой связывающий материал, скошенные лапы стягивают (связывают) вместе, чтобы птица могла достаточно стабилизироваться, чтобы стоять и ходить. Через несколько дней, если лечение будет эффективным, ноги цыпленка должны стать достаточно сильными, чтобы удалить связывание.
Если вы подозреваете нехватку витаминов, вы можете добавить такую добавку, как Nutri-Drench (POULTRY NUTRI-DRENCH QT — 1 кварта) в воду растопыренного цыпленка.Обязательно внимательно следите за любым хромающим цыпленком, чтобы убедиться, что его не затоптали другие цыплята. Вы также должны убедиться, что хромой цыпленок может легко получить доступ к пище и воде.
Цыплята, страдающие Splay Leg, при условии правильного и своевременного лечения, когда заболевание впервые замечено, могут полностью вылечиться от этого недуга и жить нормальной активной жизнью, когда они вырастут.
ЛЕЧЕНИЕ СПЛЕЙ НОГИ ПОШАГОВАЯ:
Шаг первый
Используйте самоклеющуюся медицинскую пленку, чтобы создать ступеньку для цыпленка с раздвинутыми ногами.У меня есть рулон медицинской пленки Vetrap шириной в один дюйм. Несмотря на то, что лента была всего в дюйм шириной, я счел необходимым разрезать ленту пополам (по длине), чтобы она соответствовала ширине ноги цыпленка. Вы только оборачиваете голени цыплят ниже их скакательных суставов (то есть колен).
- Самоклеящаяся медицинская пленка
- Обрезать по ногам цыпленка
Шаг второй
Отрежьте два коротких куска самоклеящейся медицинской пленки («Ветрап») на кусочки размером один дюйм.Затем эти короткие кусочки использовались в качестве «колышков», наматываемых на голени раненого цыпленка. Эти два колышка обеспечивают лучший якорь для длины Vetrap, которая будет служить реальным стропом. Следите за тем, чтобы эти колышки Vetrap не были слишком плотно обернуты вокруг голеней птицы — вы не захотите нарушить кровообращение в ногах птицы.
Стержни с штифтом Vetrap
Третий этап
Затем отрежьте Vetrap примерно на шесть дюймов необходимой ширины, чтобы использовать его в качестве стропильной машины.Прикрепите этот сегмент Vetrap к каждому штифту на голенях пораженного цыпленка. Колея должна быть от дюйма до четверти дюйма в ширину между двумя ногами птицы. Приковывание раздвинутых ног вместе таким образом позволяет травмированному цыпленку достаточно стабилизироваться, чтобы стоять и ходить. Вам следует постепенно сужать промежуток ветрапа между двумя лапками (по мере улучшения раскосов ног цыпленка), чтобы ноги птицы, наконец, вернулись в нормальное положение.
Не пугайтесь, если ваш цыпленок поначалу изо всех сил пытается встать на ноги.Цыпленок научится стоять и ходить с помощью коврика. Кроме того, ожидайте, что ваш цыпленок вначале возненавидит хромоту и попытается справиться с ней. Не волнуйтесь, цыпленок вырастет от этого.
- Хоббл 1 — ширина 1 1/4 дюйма
- Цыпленок неуверенный в хромоте
- Хоббл помогает цыпленку стабилизироваться
- Хоббл позволит цыпленку стоять и ходить
РЕСУРСЫ:
- 2-й шанс — исправление гребня / ножки птенца птенцов АРТИКУЛ
- Цыпленок — растопыренная ножка и скрученные пальцы — причины и лечение АРТИКУЛ
- My Pet Chicken — Spraddle Leg Обзор АРТИКУЛ
- Poultry Help — Spraddle Leg (пошаговые изображения) АРТИКУЛ
ПОДДЕРЖКА ПОДКАСТА ГОРОДСКОЙ КУРИЦЫ:
- Поддержите подкаст Urban Chicken, совершив покупки на Amazon, начиная с Amazon
- Если Amazon вам не нравится — вы также можете поддержать шоу ЗДЕСЬ
Проблемы ног, ступней и пальцев ног у домашней птицы всех возрастов | Куры на заднем дворе
Проблемы с ногами, ступнями и пальцами ногУ домашней птицы всех возрастов
СИМПТОМЫ И ЛЕЧЕНИЕ
Содержание:
Цыплята:
1.1 Профилактика дефектов конечностей и пальцев ног у цыплят
1.2 Расшатанная нога
1.3 Согнутые пальцы
1.4 Смещение ахиллова сухожилия в скакательных суставах
1.5 Аномалии скакательных суставов
1.6 Слабые кости
1.7 Наблюдение за звездами ведет к слабым ногам
Взрослые птицы 2.1469:
Mycoplasma Synoviae
2.3 Чешуйчатые клещи на ногах
2.4 Обрезка ногтей на пальцах ног
2.5 Подрезка петушиных шпор
2.6 Подагра
2.7 Растяжения, растяжения и переломы
2.8 Обезболивающие
2.9 Морозный укус
2.10 Марекс
2.11 Заключительный отчет
1.1 ПРЕДОТВРАЩЕНИЕ ДЕФЕКТОВ НОЖЕК И ПАЛЬЦЕВ У цыплят …. Некоторые важные факты, которые нужно знать, чтобы помочь предотвратить проблемы:
Давайте начнем сначала с цыплят. Мы все знаем, какие они милые, милые, невинно очаровательные, и когда у них возникают проблемы, больно!
У цыплят могут развиться проблемы с ногами и пальцами по любому количеству причин. Эти проблемы могут быть связаны с генетикой, плохим питанием родительского стада, слишком высокими или слишком низкими температурами инкубации, низкой влажностью во время инкубационного цикла, скользкими поверхностями при выводе, плохим питанием цыплят и многим другим.В этой статье будут рассмотрены наиболее распространенные из этих недугов и способы их лечения.
ХОРОШЕЕ ПИТАНИЕ СЕРЕДИНЫ:
Это очень важно для вылупления здоровых цыплят. Многие нарушения здоровья можно избежать, если птицу-птицу кормить правильно. Крайне важно, чтобы все птицы-заводчики получали рацион, разработанный специально для цыплят. Домашние корма сложно приготовить со всеми необходимыми питательными веществами, если вы не проведете огромное количество исследований заранее и не будете проводить много проб и ошибок. Поэтому я предлагаю вам купить коммерческий корм в вашем магазине кормов.Эти корма содержат все питательные вещества, необходимые для полноценного здоровья взрослых и растущих птиц. Некоторые витамины и минералы, которых не хватает в рационе родительского стада, могут иметь разрушительные последствия для роста крошечного цыпленка. Так что кормите их правильно.
ТЕМПЕРАТУРА И ВЛАЖНОСТЬ ИНКУБАТОРА:
Это факторы, которые могут сильно повлиять на ноги, пальцы ног и общую слабость цыплят. Если температура в вашем инкубаторе будет слишком высокой или слишком низкой на протяжении всего цикла, пострадают ноги. Неправильная температура вызовет врожденные дефекты в этих и других частях тела.Поэтому внимательно следите за своей температурой во время инкубации. Мне нравится использовать два термометра … один на машине, а также использовать точный термометр внутри машины. Таким образом, я всегда могу их перепроверить. Я обнаружил, что датчик на машине может выйти из строя. Один градус в любом направлении от 99,5 до 99,7 может вызвать всевозможные проблемы. То же и с уровнями влажности. Слишком низкий уровень влажности может вызвать проблемы с ногами и пальцами ног у цыплят. Мне нравится держать еще один датчик влажности в машине вместе со встроенным в инкубатор.Так что следите за своей температурой и уровнем влажности во время цикла.
ПРАВИЛЬНАЯ ЗАГРУЗКА ЯЙЦА:
Неправильно заложенные яйца могут вызвать всевозможные проблемы с ростом и ногами. Яйца всегда нужно закладывать крупным концом вверх. Если яйца закладываются маленьким заостренным концом вверх, цыплята захотят вылупиться не из того конца яйца. Если цыпленок не может развиваться в пространстве яйца, созданном природой для обеспечения максимального роста, это вызовет всевозможные проблемы с ногами и пальцами ног, а также множество других проблем.В этой статье рассматриваются только проблемы с ногами и пальцами, поэтому я не буду углубляться в инкубацию яиц. Просто убедитесь, что вы храните яйца надлежащим образом и следуйте всем инструкциям по инкубации яиц.
БОЛЕЗНИ ПУШЕЧНЫХ НОЖЕК И ПАЛЬЦЕВ
И КАК ИХ ЛЕЧИТЬ
1.2 РАСПРОСТРАНЕНИЕ / РАЗБРАСЫВАНИЕ НОЖКИ ОТ СЛИКОВЫХ ПОВЕРХНОСТЕЙ ИЛИ НЕДОСТАТОЧНОСТИ ПИТАНИЯ:
Цыплята очень слабы при выводе и нуждаются в устойчивой опоре на всех поверхностях во избежание травм.Убедитесь, что при закрытии вы кладете что-нибудь под яйца, что сделает их липкой поверхностью, по которой они вылупятся и по ним можно будет ходить. Пластиковый пол в инкубаторе будет очень скользким во влажном состоянии. Мне нравится использовать эту резиновую подкладку для полок с крошечными отверстиями. При блокировке я кладу резиновую подкладку полки поверх токарных станков или полностью снимаю их. Затем сверху выложить яйца. Когда цыплята вылупляются и сохнут в инкубаторе, у них есть приятная липкая поверхность, по которой можно шлепаться.Если они вылупятся на скользкой пластиковой поверхности, они поскользнутся и потянут свои нежные слабые мышцы и сухожилия, что приведет к вывиху ноги или сухожилию. То же самое касается и брудера. Используйте подстилку, обеспечивающую хорошее сцепление с дорогой. Никаких скользких поверхностей, таких как пластик или газета. Стружка, сено или даже проволока создают хорошие нескользящие поверхности брудера.
Если вы выполнили все вышеперечисленное и все еще имеете дело с Spraddle Leg, возможно, птицы-заводчики, откуда эти яйца пришли, недоедали.Наряду со следующим лечением вы захотите добавить в их рацион дополнительные витамины B, E и селен. Недостаток витамина B, безусловно, поможет снизить общую слабость цыплят, а добавление в рацион дополнительного витамина B поможет им развить больше сил и выздороветь. Витамин B очень важен для здоровья ног у всех домашних птиц. Добавление в рацион хорошего комплекса витаминов B вылечит многие проблемы с ногами.
ПРОЦЕДУРЫ ДЛЯ РАЗБРАСЫВАНИЯ НОЖКИ:
Нога вальтрапа — это заболевание, при котором молодой цыпленок не может стоять из-за травмы или генетической проблемы, поэтому ноги раздвинуты по бокам, когда цыпленок сидит на попе.Это очень серьезное заболевание, которое требует немедленного лечения. Цыпленок умрет, если не сможет стоять, есть или пить. Если поверхность инкубатора или брудера скользкая и цыпленок продолжает скользить, в конечном итоге они не смогут стоять. Очень важно, чтобы только что вылупившийся птенец научился правильно ходить. Эти первые дни ходьбы обучают свой мозг тому, как правильно стоять и правильно двигаться, чтобы доставить тело туда, куда ему нужно. Чем моложе цыпленок, тем быстрее мышцы и мозг отреагируют на лечение.
Хомуты по ногам могут помочь укрепить мышцы молодых цыплят, и если они используются в течение недели после вылупления, у цыплят с растянутой ногой. Коврики не позволят ногам раскладываться наружу. Вы можете использовать несколько различных методов приучения цыпленка: пластырь, ветеринарный бинт, спортивный бинт, хлопчатобумажную ткань или даже застежки-молнии.
Затем цыпленок заворачивают следующим образом:
Убедитесь, что хромые ножки остаются там, где они вам нужны, а не заезжают на скакательные суставы. Дайте цыпленку достаточно места, чтобы он мог ковылять, и пусть он не сможет ходить.Убедитесь, что в брудере нет ничего, что могло бы зацепиться этими путями и каким-либо образом повредить цыпленку. Одна вещь, на которую вам действительно нужно обратить внимание, — это то, что хромым цыплятам трудно удерживать равновесие и вставать. Они ЛЕГКО могут споткнуться, упасть в воду и утонуть. Поэтому, пока цыплята хромают, держите только крошечный кусочек воды в водяной купели или используйте шарики в основании, чтобы цыплята не могли замочить все лицо.
Вам нужно будет постоянно следить за цыпленком и его оберткой на ежедневной основе.Цыпленок растет, и, возможно, потребуется каждый день поправлять обертку для обеспечения плотности и эффективности. Через неделю проверьте цыпленка и его силы. Уберите путы и посмотрите, сможет ли он стоять и действовать самостоятельно. Если нет, вы можете продолжать заниматься этим еще несколько дней. Если кажется, что цыпленок никогда не может стоять, вы можете подумать о том, чтобы положить его на землю по-человечески. Никогда не оставляйте ковбойки включенными дольше, чем необходимо.
Другие варианты лечения: пока цыпленок в хромоте, стоит пару раз в день в коротком маленьком стакане на 15 минут.Вы можете помочь тренировать ноги, держа цыпленка в одной руке с вытянутыми ногами и опуская его на свой палец для тренировки с отягощениями. Всего 10 минут в день на молодых цыплятах могут творить чудеса. Загляните в эту ветку, чтобы получить дополнительную помощь с вашими цыплятами с помощью Spraddle Leg … https://www.backyardchickens.com/t/41693/spraddle-leg-splay-leg-treatment-instructions
1.3 ЗАВЕРШЕННЫЕ ПОЛОСЫ И ИХ ПРОЦЕДУРЫ:
Согнутые или искривленные пальцы ног у цыплят вызваны дефицитом рибофлавина (витамина B).Цыпленок будет ходить на загнутых пальцах ног или даже на скакательных суставах, чтобы облегчить боль в пальцах ног, и даже может быть не в состоянии стоять. Если это связано с плохим питанием родительского стада, пальцы ног начнут скручиваться в течение нескольких дней после вылупления. Если скрученные пальцы ног вызваны неправильным питанием цыплят, они могут начать скручиваться в течение 1-2 недель.
Для увеличения содержания рибофлавина в рационе необходимо немедленное лечение. Вы можете предложить сваренные вкрутую яйца, измельченный миндаль, семена кунжута, шпинат, даже небольшой кусочек вареной говядины или рыбы.Все это с высоким содержанием рибофлавина. (Всегда предлагайте песчинки, когда кормите их чем-то другим, кроме закваски для цыплят. Песок помогает измельчать в желудке нерастворимые в воде продукты. Вы можете использовать песок или мелкий мелкий попугай. Посыпьте им корм, как если бы вы его солили.
Вы также можете попробовать использовать туфли для цыплят, чтобы выпрямить пальцы ног, поскольку вы также используете приведенные выше советы. Очертание всей ступни цыпленка нарисовано на куске тонкого картона или куске тонкого пластика, например от крышки творога .
Затем эта подошва приклеивается к пальцам ног, чтобы пальцы оставались в правильном положении. Каждые несколько дней вам может потребоваться корректировка или ослабление повязки по мере роста цыплят. Через несколько недель пальцы цыплят должны выровняться лучше. Зайдите по этой ссылке / ветке, чтобы получить дополнительную информацию об использовании этой обуви.
https://www.backyardchickens.com/t/710778/deformed-claw-unable-to-fix-now-what
КРЮЧКИ
1.4 АХИЛЛОВСКИЙ ТЕНДОН С СКОЛЬЖЕНИЕМ В СОЕДИНИТЕЛЬНОМ СОЕДИНЕНИИ:
Проскальзывание ахиллова сухожилия в скакательном суставе возникает, когда сухожилие, проходящее через бороздку задней части ноги, выходит из строя.Это состояние вызывает тяжелую форму Spraddle Leg, которую нельзя исправить, пока сухожилие не вернется на место. Часто это невозможно сделать, и если не сделать это быстро или рано, птица становится инвалидом на всю жизнь. Часто это происходит из-за недоедания родительских птиц, когда цыпленок не может вырасти достаточно крепкими костями, чтобы удерживать сухожилие на месте.
Симптомы:
* Задняя часть скакательного сустава будет выглядеть плоской (сравните с другими ногами, чтобы проверить еще раз).
* Птица не сможет самостоятельно полностью выпрямить ногу.
* Птица, вероятно, будет испытывать боль по крайней мере в первые несколько дней после травмы. Птицы могут многократно пищать или плакать.
* Сустав через некоторое время опухнет.
* Удерживая сустав между большим и указательным пальцами, покатайте им взад и вперед. Если сухожилие соскользнуло, вы почувствуете, как оно снова встало на место (и снова вышло, если кость недостаточно развита). Если вы не чувствуете, как сухожилие выскакивает, у вашей птицы может вместо этого повернуться бедренная кость, что требует операции.
* Одна нога может поворачиваться в сторону или закручиваться под птицей (показана раздвинутая нога), в зависимости от того, соскользнуло сухожилие наружу или внутрь ноги.
* Если в обеих ногах проскальзывают сухожилия, птица будет стоять и ходить, сгорбившись / приседая на скакательных суставах («локтях»), и может использовать свои крылья для равновесия.
Если птица находилась в таком состоянии в течение длительного времени, это может быть слишком болезненно для вас, чтобы исправить, и может вызвать другие повреждения при попытке вернуть ее на место. На этом этапе вы можете отвезти птицу к ветеринару. Однако, если вы чувствуете, что хотите попробовать, самый простой и наименее болезненный метод для птицы — это осторожно потянуть верхнюю часть ноги птицы немного назад, а затем осторожно выпрямить ногу, как будто птица вытягивает ногу назад. в довольно обычном растягивающем движении.При необходимости осторожно надавите на сухожилие сбоку, и оно должно довольно легко вернуться на место и не вызывать боли. Осторожно отпустите ногу, и она должна вернуться в нормальное согнутое положение.
Если сухожилие продолжает выскакивать, вы можете вернуть сухожилие на место и обернуть сустав и участок ветеринарной пленкой, чтобы удерживать его на месте. Вам нужно будет несколько раз обойти сустав, чтобы все скрепить. Каждые несколько дней вам может потребоваться развязывать и перематывать по мере роста цыпленка.Вы оставите его приклеенным на несколько недель, пока цыпленок не станет сильнее и больше. После снятия ленты птица может затвердеть. Вы можете помочь птице, растянув ее ногу, как вы это делали, когда возвращали сухожилие на место. У цыпленка могут быть проблемы с ходьбой какое-то время, или он может никогда не ходить нормально. Используйте свое усмотрение, чтобы знать, когда положить птицу. Зайдите в эту ветку, чтобы узнать больше о Slipped Tendons … https://www.backyardchickens.com/t/…chick-anyone-ever-try-to-fix-this-experiences
1.5 АНОМАЛЬНОСТЬ СОКОВЫХ СКИДКОВ:
Увеличенные уплощенные скакательные суставы, искривление ног и медленный рост могут быть признаком дефицита ниацина. Очень поможет добавление в рацион цыплят хороших витаминов для птицы.
ДРУГИЕ ЗАБОЛЕВАНИЯ НОГ
1,6 СЛАБЫЕ КОСТИ:
Симптомы: Слабые ноги у цыплят, рахит. Цыплята перестают много отдыхать. Они приседают на скакательных суставах и раскачиваются стоя. Медленный рост и плохое оперение. Обычно это не проблема для цыплят, получающих хорошую диету из домашней птицы. Однако добавление дополнительного витамина D3 исправит многие из этих симптомов.
ВЗГЛЯД НА 1,7 ЗВЕЗД, КОТОРЫЙ ПРИВОДИТ К СЛАБЫМ НОГАМ И СТУПКАМ, КРЫЛАМ И ШЕЯМ
Это происходит из-за дефицита тиамина, который передается от родительских птиц или от рациона цыплят. Этот тип паралича прогрессирует от пальцев ног к ногам, крыльям и шее. Пораженная птица окажется в позе «созерцающей» с отогнутой назад шеей и направленным к небу клювом. Ежедневно давайте птице добавку витамина B (тиамин), которая может потребоваться в меньших дозах до конца жизни.
Несколько слов о разделении цыплят …. Если молодой цыпленок испытывает трудности в брудере из-за проблем со здоровьем, не бойтесь отделить их от других. Слабые цыплята часто реагируют на несколько градусов тепла. Они не могут соревноваться в кормушках и поилках с другими цыплятами и могут быть растоптаны насмерть. Так что дайте этим слабым или больным цыплятам отдельное место в этот период заживления. Я считаю, что включение птенца-приятеля с более слабым птенцом помогает более слабой птице поддерживать дружеские отношения и позволяет им выздоравливать, не оставаясь в одиночестве.Если все ваши цыплята моложе трехнедельного возраста, обычно они сразу же снова попадают в стадо брудеров без каких-либо сложностей, связанных с их повторной интродукцией всех, когда более слабые птицы выздоравливают.
ПРОБЛЕМЫ С НОГАМИ И СТУПКАМИ У ВЗРОСЛЫХ ПТИЦ
Я расскажу о наиболее распространенных недугах и проблемах, от которых страдают ноги и ступни взрослых цыплят. Имейте в виду, что некоторые темы в разделе «Цыпочки» выше также могут быть вам полезны.
2.1 БАМБЛУПОН
Шмель — это в основном термин для обозначения инфекции, которая возникает в подушечке или пальцах лап птицы.Это может быть очень серьезным, если не лечить должным образом, и, если не лечить, может вызвать постоянную хромоту и даже смерть, если инфекция станет системной.
Каким же образом курица заболевает шмелем? Каждый раз, когда кожа прорывается, стирается, прокалывается или даже ушибается подушечками или пальцами ног птицы, внутренняя ткань остается открытой для инфекции. Наружная кожа является защитным механизмом и защищает внутренние части тела от проникновения бактерий или вирусов. Как только кожа будет повреждена, птица может заразиться инфекцией.
Есть несколько вещей, которые вы можете сделать, чтобы предотвратить появление шмеля, и если ничто другое не поможет быстро его поймать, прежде чем оно превратится в инфекцию, которую вы больше не сможете лечить.
1. Держите решетку на насесте низко к полу: куры любят вставать с пола, чтобы спать, однако им не нужно спать на стропилах. Планка для насеста в футе от земли — это достаточно для птиц, и они будут чувствовать себя в безопасности, чтобы устроиться на насесте. Прыжки с высоты вызовут ушибы подушечек и пальцев ног, что со временем может привести к появлению шмеля.(Не говоря уже о растяжениях и разрывах сухожилий, о которых я расскажу позже).
2. Слишком маленькая штанга для насеста или перекладина с неровными краями: если ваша штанга слишком мала, вся ступня будет сильно давить, поскольку птица опирается своим тяжелым телом. Эти точки соприкосновения будут врезаться в стопу и вызывать повреждение кожи в этих областях. Поэтому используйте насадку подходящего размера для породы вашей птицы и закруглите все края. Держите его гладким. Никаких торчащих шляпок гвоздей или торчащих деревянных стружек. Вы можете подумать, что они достаточно умны, чтобы не спать в этих местах, но они могут не знать другого или не иметь выбора, если бар переполнен.
3. Птицы, держащиеся на проволоке, очень восприимчивы к шмелям, особенно более тяжелые породы. Точки давления на таких небольших участках подушечек и пальцев ног слишком велики для нежной кожи, и в конечном итоге они становятся достаточно тонкими, чтобы в них могли проникнуть бактерии. Кроме того, твердые поверхности, такие как бетон, изнашивают колодки достаточно, чтобы вызвать шмели. Как бы острый мелкий щебень, протыкая дырочки в нежных подушечках.
4. Хорошая диета и здоровые птицы: диета, не содержащая определенных витаминов, делает птицу склонной к тонкой коже и неспособности к правильному заживлению.Так что не переусердствуйте, убедитесь, что у свободных рейнджеров достаточно времени, чтобы съесть свой корм для домашней птицы, и всегда предлагайте свежую чистую воду ежедневно. Никогда не помешает добавлять пробиотики в воду или корм для птиц пару раз в неделю, чтобы поддерживать иммунную систему.
5. И, наконец, время от времени проверяйте свои птичьи лапки. Простое ощущение подушечки, лямок и пальцев ног, когда вы их поднимаете, о многом вам скажет. Один или два раза в месяц давайте всем ногам быстрое замачивание, чтобы смыть грязь и проверить ступни.Чем быстрее вы поймаете эти штуки, тем легче будет вам и птице.
Симптомы и лечение шмеля
Шмель характеризуется припухлостью, жаром, покраснением, птица может хромать и обычно представляет собой черную точку или рану с гноем на подушечке или пальце ноги птицы. Не все черные точки на нижней части подушечки или пальца ноги достаточно серьезны, чтобы требовать лечения. Если вы будете проверять свои птичьи лапки на протяжении всей жизни вашего стада, вы увидите множество черных точек и струпьев, которые зажили.В лечении нуждаются инфицированные.
Первое, что нужно сделать, если вы подозреваете Шмеля, — это сравнить эту ступню с другой. Подушечки и пальцы ног должны по большей части выглядеть одинаково. Итак, если одна подушечка сильно опухла, твердая, горячая и вы можете видеть, где была или есть колотая рана, то у вас действительно есть шмель в этой подушечке или пальце ноги. Если все, что вы видите, это черная точка без опухоли или тепла, то, скорее всего, птица уже вылечилась от этой травмы. Если есть лишь небольшой отек, покраснение или сильный жар, вы можете очистить ступню теплой водой, протереть подушечку спиртовой салфеткой и нанести на подушечку немного неоспорина (без болеутоляющего).Мне нравится делать это по ночам, чтобы птица всю ночь сидела на насесте, а Neosporin успевал впитаться. Делайте это каждую ночь в течение недели, и обычно она полностью заживает. Вы также можете обернуть ногу на неделю или около того, если это легкий случай, и это даст ноге время на заживление и останется сухой. (Я собираюсь рассказать об обертывании стопы в следующем абзаце)
ПРОВЕДЕНИЕ ХИРУРГИИ:
Если просто оставить эту инфекцию в покое, это ничего не вылечит. Оральные антибиотики тоже не помогут.Вам потребуется удалить инфекцию хирургическим путем. Я понимаю, что сначала это может показаться пугающим, но это не так уж и сложно. В этот момент птица, несомненно, испытывает сильную боль, и инфекция могла распространиться по всему телу. Во время этой операции вы не причините особой боли, если вообще не причините ей никакой боли, так как вы собираетесь только очистить мертвый гнилой мусор. Вы не собираетесь удалять живые ткани. Крови тоже будет мало, если вообще будет. Как только вы это сделаете успешно, вы увидите, насколько это просто.Мы все надеемся, что нам никогда не придется делать операцию на куриных лапках, однако в процессе содержания домашней птицы вам, возможно, придется в какой-то момент.
Вот список принадлежностей, которые вам понадобятся:
Большое полотенце (чтобы обернуть птицу, чтобы с ней работать)
Крошечные инструменты, такие как стоматологические фото, пинцет, маленький скальпель, маленькие ножницы
Несколько рулонов ветеринарной упаковки ( нарежьте целые трубочки на булочки толщиной 1 дюйм. Как будто вы нарезаете буханку хлеба.)
Марля сложена вдвое и разрезается на квадраты размером 1 дюйм
Салфетки спиртом
Неоспорин (без болеутоляющего)
Препарат H
Перекись водорода
Пустой шприц нет иглы
Подготовьте все, прежде чем начать.Всегда кипятите все свои инструменты в течение 5 минут перед использованием, однако лучше стерилизовать их сразу после использования. Вы не хотите загрязнять их для следующего использования, если вам понадобится вернуться позже. Я люблю замачивать все в отбеливателе на несколько минут после того, как они закипели. Храните их в чистом продезинфицированном контейнере.
Выберите для этого место, будь то скамейка на улице или стол в доме, и убедитесь, что у вас есть хорошее освещение. Разложите все рядом с собой, чтобы у вас был легкий доступ в течение всего процесса.
Сначала вам нужно погрузить лапку птицы в теплую ванну с английской солью, чтобы очистить копыто и помочь вывести инфекцию на поверхность. Хорошо ототрите ступню и отнесите птицу к себе на рабочее место. Пока птица стоит, оберните полотенце вокруг крыльев и груди достаточно туго, чтобы удержать птицу. Затем возьмите их, переверните и положите себе на колени, голова к животу, голова и ступни торчат наружу. Протрите подушечку и область инфекции спиртовой салфеткой, и все готово.(Если у вас есть открытые раны на руках или пальцах, вам также следует надеть несколько тонких латексных перчаток, чтобы бактерии не попали в ваше собственное тело.) дыра. Ни в какую плоть резать не собираетесь, просто снимите шапку с этой заразы. Представьте себе эту инфекцию, как прыщик. В основном это гнойный карман. Обычно инфекция находится в этом отверстии под только что удаленной струпом, а не по бокам или где-то еще. С помощью скальпеля начните откапывать оттуда эту дрянь.Это может быть не так уж и глубоко, но иногда на дне бывает комок гноя. Продолжайте сжимать, копать и ковырять, пока не останется яма. Если вы копаете глубоко и начинаете выводить кровь, значит, вы достигли дна и, вероятно, вылечили большую часть инфекции. Весь этот процесс может занять от 45 минут до часа, в зависимости от того, насколько серьезна инфекция. Так что просто не торопитесь и выкладывайте как можно больше. У вас должно остаться зияющее отверстие в подушечке.
Только в этот первый раз вам нужно будет взять пустой шприц, набрать немного перекиси водорода и промыть отверстие.Вставьте кончик шприца в отверстие в подушечке и выдавите в отверстие 2 или 3 см 3 / мл. (теперь этот наконечник загрязнен, и его необходимо простерилизовать, прежде чем использовать его снова.) Дайте этой перекиси застыть в отверстии на пару минут, а затем сожмите подушечку, чтобы удалить большую часть ее. Далее вы собираетесь заполнить лунку неоспорином. НИКОГДА не вставляйте кончик трубки в отверстие. Это приведет к заражению всей пробирки бактериями. Так что сожмите хороший груз на палец и проведите пальцем по раневому отверстию так, чтобы оно заполнило раневое отверстие.Затем возьмите немного препарата Н и выдавите его на палец. Потрите этим всю подушечку. Это поможет уменьшить отек.
Затем положите одну из маленьких нарезанных марлевых салфеток на отверстие. Возьмите один из кусочков рулона ветеринарной упаковки и начните обматывать ступню. Вы собираетесь начать с ноги на дюйм или около того над суставом стопы. Начните обматывать ногу вниз, вокруг подушечки и пару раз вверх через лямку, пока вся ступня не будет покрыта, а затем вернитесь вверх по ноге туда, где вы начали.Разрежьте ветеринарную пленку и сожмите все вместе. Vet Wrap прилипает к себе. Не нужно плотно заворачивать, но не слишком свободно, так как он не останется. Легкое нажатие во время обертывания приведет к серфингу. Хорошим показателем является проверка лапки птицы через 5 минут после упаковки. (во время этого процесса лапка птицы, вероятно, остынет) Через 5 минут после операции лапка птицы должна снова стать очень теплой. Если пальцы ног замерзли, значит, вы слишком плотно обернулись.
После операции и в течение следующих 30 дней птицу нужно держать на чистых и сухих поверхностях.Никакой грязи, воды, грязных ручек. Очень чисто и сухо. Это ключ к исцелению. Первую неделю вам нужно будет каждый день разворачивать стопу и проверять, не возвращается ли инфекция. Если струп красного или темного цвета, он хорошо заживает. Если струп станет желтым, вам нужно будет вернуться в отверстие и повторить описанный выше процесс. Однако каждый день в течение этой первой недели вам нужно будет повторно наносить Neosporin, небольшую марлевую салфетку и заново обматывать стопу чистой ветеринарной пленкой.
Примерно на 2-й неделе вы можете проверять стопу каждые 2 или 3 дня.Продолжайте наносить Neosprin и держите его завернутым. Обычно струп отпадает в течение 30 дней. Не ковыряйте и не работайте над этим. Пусть он сам отвалится. Вы должны держать отверстие закрытым до тех пор, пока не завершится весь процесс заживления или пока в отверстие не попадет больше бактерий. И последнее: НИКОГДА не используйте липкую ленту для обертывания, например, изоленту. Такие ленты могут повредить чешую на ноге и нанести травму птице. Пероральные антибиотики следует использовать только в том случае, если инфекция распространилась по всему телу и птица очень больна.Единственный другой случай, когда антибиотики следует использовать в сочетании с операцией на шмелях, — это если у птицы рассеянный склероз (Mycoplasma Synoviae), я расскажу об этом позже. Посетите эту статью, чтобы получить дополнительную помощь по Bumblefoot … https://www.backyardchickens.com/a/bumblefoot-in-your-flock
2.2 СИНОВИЯ МИКОПЛАЗМЫ
Это бактериальное заболевание является очень заразным заболеванием, поражающим в основном кур и индеек. Им можно заразиться от инфицированной домашней птицы, диких птиц, он также передается воздушно-капельным путем и даже передается с яйцом от птиц-родителей.Он проявляется по-разному от респираторных инфекций, инфекций печени, проблем с кровообращением и яйцекладкой, однако его мишенью являются сухожилия и синовиальная жидкость в ногах, чаще всего в левой ноге. (Все мои птицы были поражены только левой ногой. Никогда не были поражены правой). Птицы, инфицированные этой бактерией, проявляют признаки хронической хромоты, ходят на скакательных суставах, сильно опухают суставы стопы и скакательные суставы. Ноги и суставы стопы будут невероятно горячими, а чешуя станет непрозрачной. Жидкость будет скапливаться в суставе стопы, просачиваясь вниз через перепонку между пальцами ног, и эта тонкая перепонка взорвется, как воздушный шар, готовый лопнуть.НИКОГДА не взрывайте этот скин! Лечить инфекцию нужно изнутри. Все, что вы будете делать, — это открывать новые области для распространения инфекции. Возможно заражение персонала.
ПРОЦЕДУРЫ ДЛЯ MS:
Проблема с этими бактериями заключается в том, что они могут скрываться в здоровых клетках птицы, оставаясь полностью незамеченными иммунной системой. Он может лежать в бездействии в течение многих лет, а спустя годы, когда птица или птицы наиболее слабы, она может вскинуть уродливую голову. Чаще всего эти бактерии поддаются лечению, однако большую часть времени птица или птицы остаются переносчиками до конца своих дней.ОДНАКО … если вы лечите эту болезнь должным образом и переместите всех птиц на новые территории, которые никогда не видели этих птиц в прошлом, иногда вы можете избавить своих птиц от этой разрушительной болезни. Многие владельцы стада предпочитают отбраковывать целое стадо с помощью РС, потому что используемые лекарства дороги, а работа с птицей требует много времени.
Моя стая заразилась MS около 4 лет назад. Я попросил моего окружного агента по расширению семьи провести анализ крови для подтверждения рассеянного склероза у стада. У меня было два варианта …Я мог бы убрать всю свою стаю 8-месячных птиц или попытаться их вылечить. Я выбрал позднее, и я благодарен, что сделал это. Путешествие по обучению, в которое я попал, стоило стресса, беспокойства и знаний, полученных в процессе исцеления этих птиц. И, в конце концов, я провел через это всех до единого. Бывали сомнительные времена, когда я был уверен, что потеряю птицу столь же больную, как эти птицы. Но все они выжили, и сейчас им исполнилось 5 лет, здоровыми и сильными. С помощью ветеринара и немедленного удаления этих птиц из курятника и территории после обработки в новый курятник и место, я считаю, что удалил все признаки этих бактерий из своего стада.С тех пор я добавил птиц в свое стадо, и ни одна птица никогда не заразилась и не показала никаких признаков РС. Однако необходимо было бы провести еще один тест, чтобы подтвердить, что стая свободна от MS, чего я не делал.
«Денагард» — это антибиотик выбора в настоящее время. Говорят, что он поможет избавиться от рассеянного склероза и MG быстрее, чем другие антибактериальные препараты. В то время у меня не было этого доступного для меня, и мои птицы принимали байтрил и цефалексин вместе в течение 3 полных месяцев. (Только таблетки Байтрила. Мы обнаружили, что инъекции были не такими сильнодействующими.) Доксициклин заменил цефалексин ближе к концу. Ежедневные операции на шмелях были необходимы для слива жидкости с ног и влагалищ сухожилий каждой птицы. Если я пропускал день, птицы были слишком хромыми, чтобы ходить. Инфекция распространится вплоть до подушечек и вызовет то, что выглядит как простая колотая рана и шмель, что, как я изначально думал, происходит. Однако через пару месяцев, когда этот шмель не лечился инъекциями пенициллина и ежедневными операциями на подушечках, у меня возникли подозрения, и позже я узнал, что у меня в стае рассеянный склероз.Всем им потребовалось от 6 месяцев до года, чтобы восстановить повреждение, которое эти бактерии нанесли их телу, восстановить свои силы и вернуться к кладке. Все они еще лежат в возрасте почти пяти лет.
2.3 МАСШТАБНЫЕ НОЖКИ
Эти крошечные, невидимые невооруженным глазом клещи ползают под чешуей на лапах домашней птицы, живут, размножаются и грызут кожу под чешуей. И хотя они обычно не убивают ваших птиц, они могут вызвать сильную боль, хромоту и вызвать необратимую деформацию ног.Птицы будут очень раздражительными, откладывание яиц может прекратиться, и эти клещи могут даже вызвать инфекции костей. Вы узнаете, что у вас чешуйчатые клещи, когда увидите, что чешуя на лапах вашей птицы начинает подниматься. В тяжелых случаях все лапки птицы будут твердыми, опухшими и птица может хромать. Эти клещи медленно переходят от птицы к птице, поражая в конечном итоге всю стаю.
ПРОЦЕДУРЫ:
Есть несколько способов лечения этих клещей. Вы можете использовать Ivermectin Pour on (для крупного рогатого скота), нанесенный на шею сзади с помощью пипетки.Ивермектин, применяемый таким образом, заставляет кожу становиться токсичной для всех клещей, живущих на коже, убивая клещей.
Использовать следующим образом:
Для заливки (5% масла) ивермектин
1 капля — самка бентамки малого размера OEGB
2 капли — самец бентамка малого размера OEGB
3 капли — средние бентамки
4 капли — большие бентамки, мелкая промысловая птица
5 капель — большинство промышленных птиц, маленькие гигантские куры
6 капель — гигантские породы цыплят
Эти капли должны попадать на кожу.Попасть на перья не получится. Я случайно добавил еще одну-две капли во время дозирования на шею сзади, без каких-либо побочных эффектов. Однако старайтесь придерживаться этих сумм при нанесении. Жизненный цикл этих клещей составляет 1-2 недели. Таким образом, через 10 дней потребуется еще одна дозировка.
Однако вы также можете использовать метод «удушения» против этих клещей. Особенно, если ваша птица серьезно страдает чешуйчатым клещом. В очень тяжелых случаях вы увидите много корок на всех ногах и пальцах ног.Эти корки — отходы, выбрасываемые клещами. Никогда не трогайте и не пытайтесь удалить эти корки, так как вы можете повредить чешуйки на ногах и причинить птице боль больше, чем она уже могла.
Сначала вам нужно смочить птичьи лапы в теплой воде, чтобы смыть их. Нанесите немного шампуня от собачьих блох и клещей в воду во время первого замачивания. Это также поможет убить некоторых клещей. После того, как вы очистили ноги, хорошо промокните их, чтобы они высохли. Когда ноги полностью высохнут, осторожно, но довольно обильно втирайте вазелин.Осторожно вотрите в чешуйки, а также на все ноги и пальцы ног. Вазелин не только задушит клещей, но и смягчит корки на чешуе. Вам нужно будет применять вазелин ежедневно в течение от нескольких недель до нескольких месяцев, в зависимости от тяжести состояния. Не нужно ежедневно купать ноги, если они не грязные. Через несколько месяцев корки должны исчезнуть, а чешуя должна снова лечь.
Что касается остальной части вашего стада, даже если вы не видите этого подарка у других птиц, не помешает втирать вазелин в их ноги один раз в неделю или около того во время лечения этой птицы.Много раз, когда один болен, болеют и другие.
2.4 ОБРЕЗКА НОГТЕЙ
Большинство птиц, имеющих доступ к грязи, песку или другим естественным почвам, изнашиваются когтями из-за царапин и купания в пыли, и им никогда не придется подстригать когти. Однако часто в вашей группе всегда найдется один, которому по какой-то причине нужно время от времени подстригать когти. Вы можете сравнить когти других птиц, и если у одной птицы когти значительно длиннее, чем у других, ей нужно будет их обрезать.Длинные когти со временем могут вырасти настолько, что затрудняют ходьбу и могут вызывать чрезмерную боль.
Купите себе триммеры для собачьих когтей Guillotine. У них меньше склонности к расщеплению когтей во время стрижки. Также имейте под рукой немного кукурузного крахмала, чтобы остановить кровотечение, и протереть спиртом. А также большое полотенце, чтобы обернуть птицу.
Оберните птицу и положите к себе на колени, голова к вашему животу, ноги свисают. У некоторых птиц вы можете увидеть кровную линию на когтях, а другие когти слишком темные, чтобы что-либо увидеть.Если когти действительно длинные, можно с уверенностью сказать, что линия крови очень близка к концу когтя. Таким образом, вы не собираетесь сильно обрезать первую пару обрезков. Так что в первый раз обрежьте только около 1/16 дюйма. Если вы подрежете больше, вы рискуете задеть кровеносную линию и кровоточить когтями. Если вы попали в кровь, протрите кончик когтя и протрите его спиртовой салфеткой и смазать кончик когтя кукурузным крахмалом или каким-нибудь порошком Blood Stop. Если вы не обрезали слишком много, кровотечение остановится примерно через минуту.Продолжайте обрезать остальную часть когтей и при необходимости используйте кукурузный крахмал. Если вы не попали в кровь (и редко с длинными когтями, не так ли), вы можете отпустить ее сразу после этого. Если вы взяли кровь, я предпочитаю держать ее где-нибудь в чистоте на 30 минут или около того, чтобы предотвратить любую возможную инфекцию. За годы стрижки когтей я ни разу не столкнулся с инфекциями.
Вам нужно будет повторять эту процедуру каждую неделю, пока когти не станут желаемой длины. Со временем линия крови будет отступать вверх по когтю и, в конце концов, больше не будет фактором при стрижке.Продолжайте следить за когтями этой птицы, так как ей всегда может потребоваться периодическая стрижка в течение всей ее жизни.
Для маленьких цыплят вы можете использовать пилку для ногтей, чтобы подпилить когти, которые могут за что-то зацепиться. Кусачки для ногтей на ногах хорошо подходят для крошечных когтей цыплят.
2,5 ПОДРЕЗКА ПЕТУХИ
Эти шпоры петуха могут быть острыми и опасными! Может наступить время, когда вы захотите удалить шпоры своего мальчика для безопасности кур и / или себя.
Есть несколько способов удалить или затупить шпоры петухов:
1. Обрезка шпор: Имейте под рукой немного кукурузного крахмала на случай, если есть кровь, а также немного неоспорина или синей шерсти, чтобы помочь с любыми возможными инфекциями. Вы можете либо подержать петуха для этой процедуры, либо вытереть его полотенцем и положить себе на колени. Я люблю вытирать птиц полотенцем, пока работаю с ними. Дает мне больше контроля. Захватите плоскогубцами примерно за середину шпоры или чуть ближе к ноге. Не зажимайте достаточно сильно, чтобы сломать шпору, достаточно, чтобы держаться.Покачивайте плоскогубцами взад и вперед. Не тяните, просто покачивайтесь. Примерно через 45 секунд шпора должна сломаться. Будьте готовы с вашей остановкой крови на всякий случай и мазями для нанесения, поскольку теперь есть обнаженная плоть. После того, как вы нанесли мазь на шпору, петуха готово. Всегда проверяйте обрезанные шпоры в течение нескольких дней на предмет инфекции.
2. Метод горячего картофеля: вам понадобятся два целых картофеля, по одной на каждую шпильку. Разогрейте картофель в микроволновке, пока он не станет горячим. Вытрите петуха полотенцем и положите к себе на колени.Наклейте горячий картофель прямо на шпильку и подержите там 5 минут. Вы можете делать обе шпоры одновременно, если у вас есть помощь. Через 5 минут удалите картофель и быстро плоскогубцами открутите шпоры. Иногда плоскогубцы не нужны, и шпоры сразу отваливаются. Эта процедура не причинит боли, пока горячий картофель не соприкасается с другими частями его кожи или ноги. Теперь он готов идти. №
3. Обрезка ножницами Guillotine или инструментом Dremel: вы можете обрезать небольшие части шпоры с помощью триммеров Guillotine для собачьих когтей или даже инструмента Dremel.В случае попадания крови всегда работайте медленно, срезая небольшие части шпор за раз. И всегда имейте при себе порошок для остановки крови на всякий случай.
2.6 ПАГА
Подагра трудно диагностировать, потому что она может имитировать обычный артрит, одной из форм которого с самого начала является подагра. Подагра обычно наблюдается на обеих стопах, а не на одной. На пальцах ног будут опухоли и выпуклости. Пальцы на ногах могут искривиться, и птица станет хромой.
Обычно подагра возникает из-за диеты с высоким содержанием белка.Постоянное обезвоживание также может вызвать подагру. Вместе с ними ураты откладываются в тканях и суставах, вызывая отек, жар и сильную боль.
Уменьшение количества белка в рационе очень поможет. Предложение вишни, особенно терпкой вишни, также творит чудеса. Вишня помогает удалить эти отложения в тканях. Яблочный уксус творит чудеса, помогая при боли и воспалениях. 1 столовая ложка ACV на галлон воды или 3/4 чайной ложки ACV на литр воды. Используйте только пластиковые контейнеры и меняйте и делайте новую партию каждый день.
2.7 Растяжения, деформации и разрывы
Иногда птица может растянуть или растянуть сухожилие во время прыжка или полета с высоты. Вы заметите, что птица прихрамывает, однако у птицы нет открытых ран на ногах до бедра. Пощупайте ступню и ногу на предмет тепла и небольшого отека. Обычно простая хромота и жар — единственные признаки растяжения или растяжения.
Лучшее лечение — держать птицу в маленькой клетке в течение нескольких недель или до тех пор, пока они не выздоровеют.Эти большие проволочные ящики для собак отлично подходят для использования в качестве больничных клеток и отделений. Держите под рукой еду и воду, чтобы им не пришлось далеко уходить. Чем меньше они будут стоять на ступнях и ногах, тем быстрее они заживают.
Если птица случайно сломала ногу (нога свисает с птицы), я бы посоветовал сначала отвезти птицу к квалифицированному ветеринару, прежде чем пытаться починить ее самостоятельно. Ветеринар может сделать рентген и точно определить размер разрыва. Однако, если отвезти птицу к ветеринару не вариант, вы можете либо положить птицу, либо попытаться починить ее самостоятельно.Я действительно рекомендую вам никогда не оставлять в живых птицу, которая не поддается лечению или испытывает сильную боль. Всегда подавляйте их гуманно.
Вам нужно будет сделать раскол из жесткого материала, например, из палочек для мороженого или мухобойки. Для правильного заживления ногу необходимо установить в правильное положение. Нога будет обернута ветеринарным бинтом или каким-нибудь спортивным бинтом вокруг этих шин. Если есть открытая плоть и раны, их также необходимо обработать.
Я никогда этого не делал, поэтому оставлю вам ссылку здесь, на BYC, на ветку, где кто-то успешно сделал это.
https://www.backyardchickens.com/t/659231/how-to-treat-a-broken-leg
2.8 УБИЙЦА БОЛИ
Если вам нужно предложить птице обезболивающее после растяжения или растяжения, вы можете дайте ей детский аспирин. Никогда не используйте Ибупрофен (Адвил) или Ацетоминофин (Тайленол). Эти препараты вредны для домашней птицы. Только буферный аспирин. Аспирин может помочь снять воспаление, отек и боль.
Крупной домашней птице весом от 5 до 7 фунтов следует давать 1/2 детского аспирина один раз в день или 1/4 взрослого аспирина.Вы можете разбить аспирин на мелкие кусочки и положить их в изюм. Птицы никогда не узнают, что их лечат.
2.9 ПРОФИЛАКТИКА И ЛЕЧЕНИЕ МОРОЗНЫХ УКУСОВ
Обморожение может произойти по нескольким причинам: плохая вентиляция в курятнике холодными зимними ночами, неправильная решетка для насестов, холодная влажная птица и даже пожилой возраст у птиц с плохим кровообращением. Убедитесь, что решетки на насесте достаточно велики, чтобы птица могла целыми ногами и пальцами опереться на грудные перья.Вывисшие пальцы ног в холодные зимние ночи могут обморожаться. Если зимой ваши птицы гуляют на свободе, убедитесь, что им есть где встать со снега. Слишком долгое нахождение на снегу может привести к обморожению ног. Убедитесь, что у вас есть надлежащая вентиляция в курятнике, чтобы весь влажный воздух от испражнений и дыхания поднимался вверх и вылетал через крышу, а не падал обратно на ваших птиц. Держите постельное белье сухим, чтобы они не стояли во влажных местах и у них были мокрые ноги.
Симптомы обморожения ступней: ступни будут темно-синеватого, почти черного цвета, вместе с гребнями и бородками.Птица хромает от сильной боли, ноги могут быть горячими или холодными в зависимости от степени тяжести.
Первое, что вам нужно сделать, это согреть птицу. Если на стопах есть волдыри, их нужно будет лечить. Больничную клетку нужно будет установить либо в курятнике, либо внутри дома, пока птица не выздоровеет. Вот пара замечательных статей, написанных нашими участниками об их опыте обморожения …
https://www.backyardchickens.com/a/frostbitten-feet-the-adventures-of-scout
https: // www .backyardchickens.com/a/frostbite
2.10 MAREKS DISEASE
Болезнь Марекса — разрушительный вирус, поражающий в основном кур, но иногда поражает перепелов, индюков и фазанов. Марек — очень важная причина хромоты и паралича. Это очень заразно и чаще всего приводит к летальному исходу.
Заболевание начинается с паралича ног, крыльев и шеи. Он может начинаться с одной конечности и продолжаться распространяться по всему телу. Вы можете сначала заметить, что ваша птица ходит, как пьяная, спотыкаясь по всему двору.Возможно, волоча свои крылья, чтобы стабилизировать себя. В конце концов эта слабость приводит к полному параличу. Много раз вы можете смотреть на птичий глаз и радужную оболочку и обнаруживать некруглость или серый цвет радужной оболочки. Птица станет слабее из-за затрудненного дыхания, гребешок станет багрово-черным, и в конце концов птица погибнет.
Лучшая профилактика этой болезни — вакцинация или вакцинация цыплят в суточном возрасте. Есть короткий промежуток времени для вакцинации. Вакцинация не предотвращает распространение этого вируса, но помогает с симптомами и может спасти им жизнь.От болезни Марека нет лекарства. Пожалуйста, зайдите в эту статью, чтобы получить дополнительную помощь …. https://www.backyardchickens.com/a/the-great-big-giant-mareks-disease-faq
2.11 ЗАКЛЮЧИТЕЛЬНОЕ ЗАЯВЛЕНИЕ
Хотя мы ненавидим видеть, как наши птицы заболевают или заболевают, в какой-то момент своей жизни они поддаются болезни. Когда это произойдет, всегда учитывайте качество жизни птицы в это время. Если возможно, отнесите птицу к квалифицированному ветеринару. Если это не вариант, и птица больше не может поспевать за стадом, есть, пить или жить в полной мере, подумайте о том, чтобы усыпить птицу гуманным способом.Знайте, что вы испробовали все возможности, чтобы спасти их, они хорошо жили на вашей ферме, и теперь пора освободить их от любых страданий, которые им, возможно, придется вынести в конце своей жизни. Как хороший управляющий стадом, вы обязаны держать их в надлежащем состоянии до самого конца.
Большое спасибо всем, кто разместил фотографии и статьи на BYC для этой конкретной статьи!
Пожалуйста, зайдите в следующие статьи и разделы BYC, чтобы получить дополнительную помощь по вопросам ног, ступней и пальцев ног:
https: // www.


 При ХОБЛ уровень кислорода снижается, а уровень углекислоты повышается с одновременным снижением pH крови.
При ХОБЛ уровень кислорода снижается, а уровень углекислоты повышается с одновременным снижением pH крови.
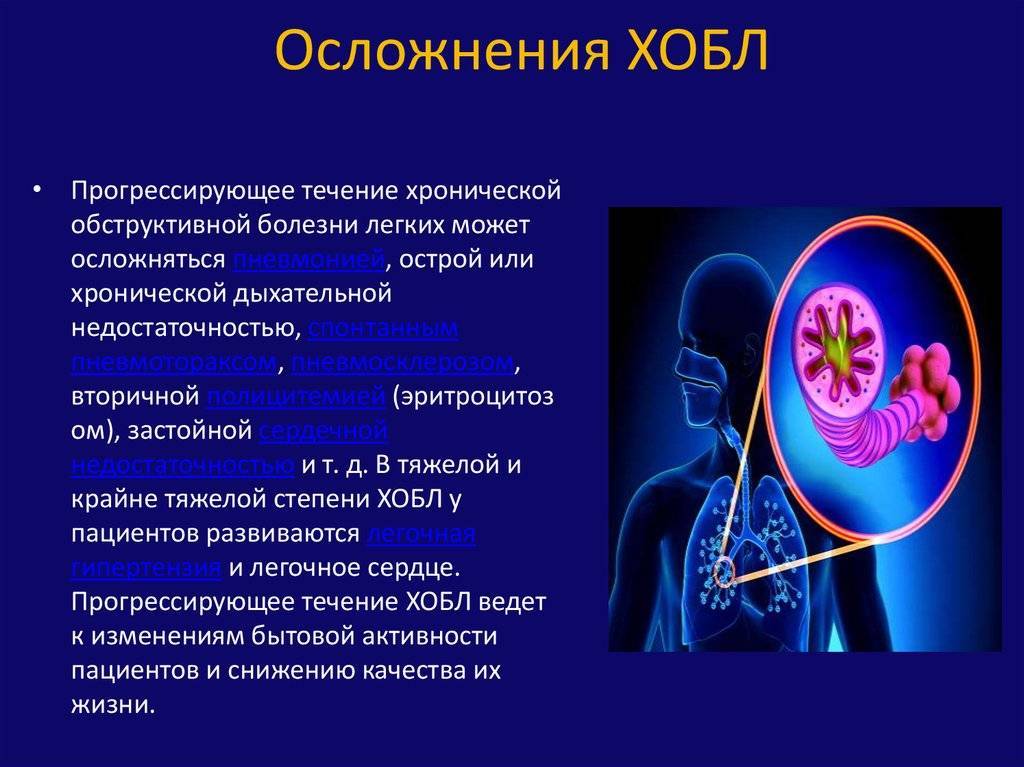
 Возможные последствия этого метода, к сожалению, изучены недостаточно.
Возможные последствия этого метода, к сожалению, изучены недостаточно.
 Если организм всё же требует решительных действий, то без ограничений можно промывать полость носа солевыми растворами. Мы сейчас говорим именно о симптомах ОРВИ, аллергический ринит и «ринит беременных» требуют другой терапии.
Если организм всё же требует решительных действий, то без ограничений можно промывать полость носа солевыми растворами. Мы сейчас говорим именно о симптомах ОРВИ, аллергический ринит и «ринит беременных» требуют другой терапии.
 В тяжелых случаях, если симптомы существенно нарушают жизнедеятельность (например, сон), допустимо кратковременное применение нафазолина, оксиметазолина, левокабастина, фенилэфрина по согласованию с врачом. При наличии у препарата форм с разной концентрацией — использовать ту, что меньше (как правило, они позиционируются как «детские»).
В тяжелых случаях, если симптомы существенно нарушают жизнедеятельность (например, сон), допустимо кратковременное применение нафазолина, оксиметазолина, левокабастина, фенилэфрина по согласованию с врачом. При наличии у препарата форм с разной концентрацией — использовать ту, что меньше (как правило, они позиционируются как «детские»).
 Действие пластыря-ингалятора «Дыши» длится до 8 часов, поэтому он может быть рекомендован для применения после промываний морской водой — это позволит пролонгировать эффект свободного дыхания. Единственное противопоказание для применения препарата «Дыши» — индивидуальная непереносимость компонентов.
Действие пластыря-ингалятора «Дыши» длится до 8 часов, поэтому он может быть рекомендован для применения после промываний морской водой — это позволит пролонгировать эффект свободного дыхания. Единственное противопоказание для применения препарата «Дыши» — индивидуальная непереносимость компонентов.
 ОРВИ в типичных случаях, как правило, не требуют снижения температуры. При необходимости решение о назначении антипиретиков должен принимать врач, исключив более серьезные заболевания. Несомненных данных о каком‑либо тератогенном действии разрешенных при беременности парацетамола и ибупрофена в настоящее время нет. Однако по результатам опытов на животных такие данные есть, причём в дозах, сопоставимых с терапевтическими для человека. Не именно ибупрофен, но любое НПВС противопоказано в третьем триместре в связи с вероятностью преждевременного закрытия артериального протока. Прием парацетамола независимо от срока гестации, по данным ряда ретроспективных наблюдений — не слишком высокого качества, — увеличивал риск поведенческих нарушений у детей [2–5].
ОРВИ в типичных случаях, как правило, не требуют снижения температуры. При необходимости решение о назначении антипиретиков должен принимать врач, исключив более серьезные заболевания. Несомненных данных о каком‑либо тератогенном действии разрешенных при беременности парацетамола и ибупрофена в настоящее время нет. Однако по результатам опытов на животных такие данные есть, причём в дозах, сопоставимых с терапевтическими для человека. Не именно ибупрофен, но любое НПВС противопоказано в третьем триместре в связи с вероятностью преждевременного закрытия артериального протока. Прием парацетамола независимо от срока гестации, по данным ряда ретроспективных наблюдений — не слишком высокого качества, — увеличивал риск поведенческих нарушений у детей [2–5].

 Масло «Дыши» очень легко и удобно применять, не требуется никаких приготовлений: достаточно просто нанести несколько капель Масла «Дыши» на тканевую поверхность/браслет-ингалятор или распылить Спрей-масло «Дыши».
Масло «Дыши» очень легко и удобно применять, не требуется никаких приготовлений: достаточно просто нанести несколько капель Масла «Дыши» на тканевую поверхность/браслет-ингалятор или распылить Спрей-масло «Дыши».
 — 2012. — Т. 11. — № 2.
— 2012. — Т. 11. — № 2.
 Сегодня для борьбы с насморком используют пластыри-ингаляторы, которые представляют собой клейкую полоску, пропитанную эфирными маслами с противовоспалительными, антибактериальными и противовирусными свойствами. Испаряясь с поверхности пластыря, эфирные масла попадут в носовые ходы. Действие пластыря-ингалятора проявляется не так быстро, как у сосудосуживающих капель, однако через некоторое время отек слизистой уменьшится и наступит облегчение дыхания.
Сегодня для борьбы с насморком используют пластыри-ингаляторы, которые представляют собой клейкую полоску, пропитанную эфирными маслами с противовоспалительными, антибактериальными и противовирусными свойствами. Испаряясь с поверхности пластыря, эфирные масла попадут в носовые ходы. Действие пластыря-ингалятора проявляется не так быстро, как у сосудосуживающих капель, однако через некоторое время отек слизистой уменьшится и наступит облегчение дыхания.
 Действие пластыря-ингалятора «Дыши» длится до 8 часов, что при его применении позволяет продлить эффект свободного дыхания от промывания.
Действие пластыря-ингалятора «Дыши» длится до 8 часов, что при его применении позволяет продлить эффект свободного дыхания от промывания.
 Парацетамол и ибупрофен в «детских» дозах разрешены с трех месяцев. Этот порог можно перешагнуть с разрешения врача. Либо он же назначит парентеральное введение препаратов (с вероятной госпитализацией). Опять же, подъем температуры тела при ОРВИ при нормальном самочувствии и поведении ребенка никакой фармакологической терапии не требует. Вследствие продолжающейся «настройки» систем терморегуляции субфебрилитет у младенцев может быть вариантом нормы.
Парацетамол и ибупрофен в «детских» дозах разрешены с трех месяцев. Этот порог можно перешагнуть с разрешения врача. Либо он же назначит парентеральное введение препаратов (с вероятной госпитализацией). Опять же, подъем температуры тела при ОРВИ при нормальном самочувствии и поведении ребенка никакой фармакологической терапии не требует. Вследствие продолжающейся «настройки» систем терморегуляции субфебрилитет у младенцев может быть вариантом нормы.
 Prenatal paracetamol exposure and child neurodevelopment: A review. Horm Behav. 2018; 101: 125–147. https://www.sciencedirect.com/science/article/pii/S0018506X17304543?via%3Dihub
Prenatal paracetamol exposure and child neurodevelopment: A review. Horm Behav. 2018; 101: 125–147. https://www.sciencedirect.com/science/article/pii/S0018506X17304543?via%3Dihub В такой ситуации рекомендуется применение местной назальной терапии. Сегодня мы разберемся в вопросе, какие капли в нос можно беременным для безопасного применения.
В такой ситуации рекомендуется применение местной назальной терапии. Сегодня мы разберемся в вопросе, какие капли в нос можно беременным для безопасного применения.



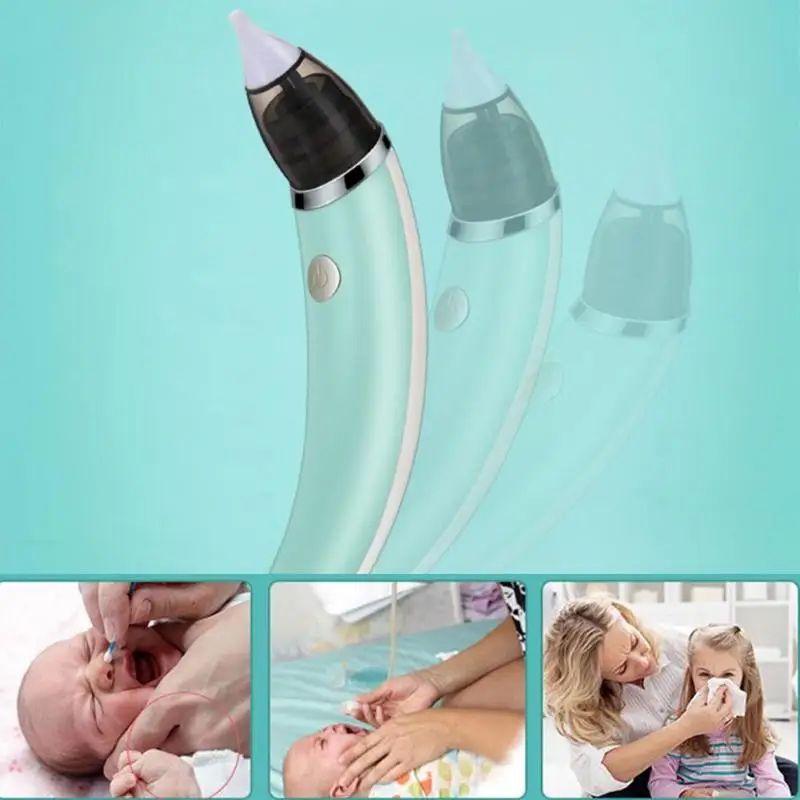 Изделия оснащены мягкими наконечниками, не травмирующими слизистую. Для выполнения процедуры достаточно нажать на кнопку, прибор сам удалит слизь и корочки. Аксессуар имеет прозрачную емкость, что позволяет оценить эффективность процедуры и объем жидкости.
Изделия оснащены мягкими наконечниками, не травмирующими слизистую. Для выполнения процедуры достаточно нажать на кнопку, прибор сам удалит слизь и корочки. Аксессуар имеет прозрачную емкость, что позволяет оценить эффективность процедуры и объем жидкости.
 Привлекательный дизайн и веселые мелодии отвлекают малыша и исключают дискомфорт во время промывания.
Привлекательный дизайн и веселые мелодии отвлекают малыша и исключают дискомфорт во время промывания.
 Все модификации объединяет результат – быстрое удаление слизи из носовых ходов ребенка. Соплеотсос создает небольшой воздушный поток, вместе с которым всасывает сопли. Устройства предназначены для удаления только жидкой слизи, если выделения густые и выводятся с трудом, нос необходимо обрабатывать солевым раствором.
Все модификации объединяет результат – быстрое удаление слизи из носовых ходов ребенка. Соплеотсос создает небольшой воздушный поток, вместе с которым всасывает сопли. Устройства предназначены для удаления только жидкой слизи, если выделения густые и выводятся с трудом, нос необходимо обрабатывать солевым раствором. Чтобы исключить пересушивание слизистой, процедуру повторяют не более трех раз за сутки. Рекомендуется очищать носовые проходы перед сном или кормлением, так малышу будет комфортнее.
Чтобы исключить пересушивание слизистой, процедуру повторяют не более трех раз за сутки. Рекомендуется очищать носовые проходы перед сном или кормлением, так малышу будет комфортнее. Допустимо приготовить физиологический раствор самостоятельно, но важно соблюдать концентрацию, схожую со слезной жидкостью, в противном случае возможен ожог.
Допустимо приготовить физиологический раствор самостоятельно, но важно соблюдать концентрацию, схожую со слезной жидкостью, в противном случае возможен ожог.

 Музыка отвлекает малыша от малоприятной процедуры.
Музыка отвлекает малыша от малоприятной процедуры. После их использования нос увлажняют солевыми растворами.
После их использования нос увлажняют солевыми растворами. Нельзя утверждать, что устройства способны полностью вылечить любой вид заболевания верхних дыхательных путей, это скорее необходимый инструмент для создания комфортных условий для жизни малышей.
Нельзя утверждать, что устройства способны полностью вылечить любой вид заболевания верхних дыхательных путей, это скорее необходимый инструмент для создания комфортных условий для жизни малышей. Приобрести лучшие модели по самым оптимальным ценам вы можете в интернет-магазине «БебиМакс».
Приобрести лучшие модели по самым оптимальным ценам вы можете в интернет-магазине «БебиМакс». Его используют в случае, когда дыхание ребенка затруднено, он не может сосать материнскую грудь, принимать пищу и спокойно спать. Эта серьезные проблемы для малыша и аспиратор для носа помогает улучшить состояние крохи, чтобы родители могли закапать лекарство в очищенные проходы.
Его используют в случае, когда дыхание ребенка затруднено, он не может сосать материнскую грудь, принимать пищу и спокойно спать. Эта серьезные проблемы для малыша и аспиратор для носа помогает улучшить состояние крохи, чтобы родители могли закапать лекарство в очищенные проходы. 



 Особенно он актуален в случае выявления данной проблемы у новорожденных, которые не могут самостоятельно очистить носовую полость от слизи. С такой целью отлично справляются лучшие аспираторы на рынке, которые как раз и рассматриваются в этом рейтинге.
Особенно он актуален в случае выявления данной проблемы у новорожденных, которые не могут самостоятельно очистить носовую полость от слизи. С такой целью отлично справляются лучшие аспираторы на рынке, которые как раз и рассматриваются в этом рейтинге.



 Это механическая модель, однако использовать ее достаточно просто за счет небольших размеров и качественных материалов. Устройство включает в себя наконечник, колбу для сбора слизи, трубку и мундштук, покупать дополнительно ничего не нужно. С помощью этого приспособления эффективно удаляются и уже подсушенные корочки у новорожденных. Изделие не одноразовое, изготовлено из прочного пластика, 1 набор служит как минимум полгода.
Это механическая модель, однако использовать ее достаточно просто за счет небольших размеров и качественных материалов. Устройство включает в себя наконечник, колбу для сбора слизи, трубку и мундштук, покупать дополнительно ничего не нужно. С помощью этого приспособления эффективно удаляются и уже подсушенные корочки у новорожденных. Изделие не одноразовое, изготовлено из прочного пластика, 1 набор служит как минимум полгода. В инструкции производителя порядок применения изделия строго прописан, что не дает выполнить процедуру неправильно.
В инструкции производителя порядок применения изделия строго прописан, что не дает выполнить процедуру неправильно.

 С этой целью, по мнению покупателей, достойно справляются 2 модели, представленные в данной категории ТОПа.
С этой целью, по мнению покупателей, достойно справляются 2 модели, представленные в данной категории ТОПа. Он достойно справляется даже с большим объемом соплей при рините и других подобных заболеваниях.
Он достойно справляется даже с большим объемом соплей при рините и других подобных заболеваниях. Для ухода за носовой полостью используют самую минимальную мощность, при необходимости, силу всасывания соплей можно регулировать. Перед добавлением в рейтинг описываемых моделей, каждая из них была рассмотрена на предмет удобства применения, эффективности, универсальности, безопасности для малышей.
Для ухода за носовой полостью используют самую минимальную мощность, при необходимости, силу всасывания соплей можно регулировать. Перед добавлением в рейтинг описываемых моделей, каждая из них была рассмотрена на предмет удобства применения, эффективности, универсальности, безопасности для малышей. В наборе имеются две многоразовых насадки, которые без проблем отсоединяются и заменяются.
В наборе имеются две многоразовых насадки, которые без проблем отсоединяются и заменяются.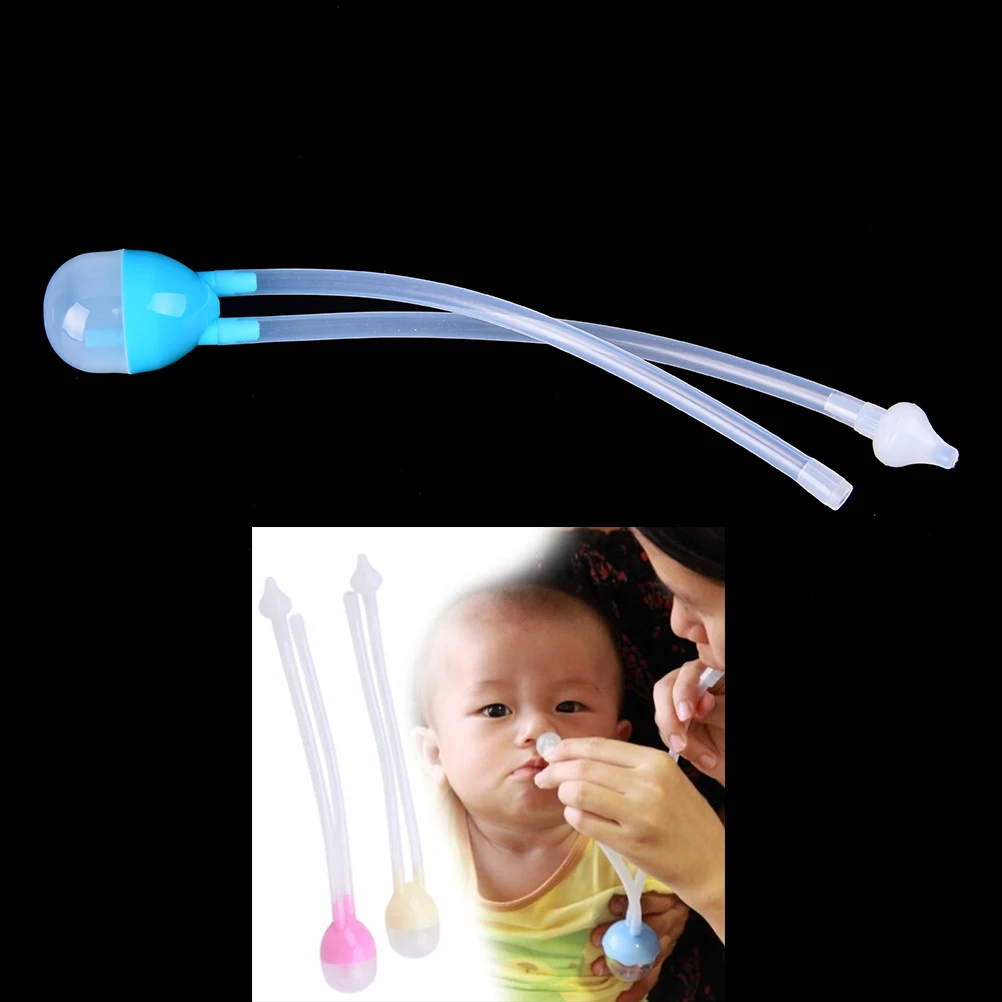 Если речь идет о запущенном рините, то как раз эти варианты будут самыми оптимальными из-за возможности регулировки силы всасывания слизи.
Если речь идет о запущенном рините, то как раз эти варианты будут самыми оптимальными из-за возможности регулировки силы всасывания слизи. Здесь так пригодится детский назальный аспиратор (который многие родители называют «соплейщиком»).
Здесь так пригодится детский назальный аспиратор (который многие родители называют «соплейщиком»). В ручных аспираторах обычно требуется струя физиологического раствора для смазывания и разжижения слизи перед использованием аспиратора с грушей или односторонней трубки, которую всасывает родитель. Ага.
В ручных аспираторах обычно требуется струя физиологического раствора для смазывания и разжижения слизи перед использованием аспиратора с грушей или односторонней трубки, которую всасывает родитель. Ага. — Джесс
— Джесс
 — Эрин
— Эрин Этот набор предметов первой необходимости с более сильным всасыванием и гибкой насадкой содержит все необходимое, чтобы помочь ребенку лучше дышать, кормить и спать.
Этот набор предметов первой необходимости с более сильным всасыванием и гибкой насадкой содержит все необходимое, чтобы помочь ребенку лучше дышать, кормить и спать. Как и в предыдущем устройстве, Фрида использует только одну лампу. Однако это устройство для отсасывания соплей не имеет сборной камеры. Вместо этого он использует маленькие одноразовые фильтры для сбора бугеров.
Как и в предыдущем устройстве, Фрида использует только одну лампу. Однако это устройство для отсасывания соплей не имеет сборной камеры. Вместо этого он использует маленькие одноразовые фильтры для сбора бугеров.
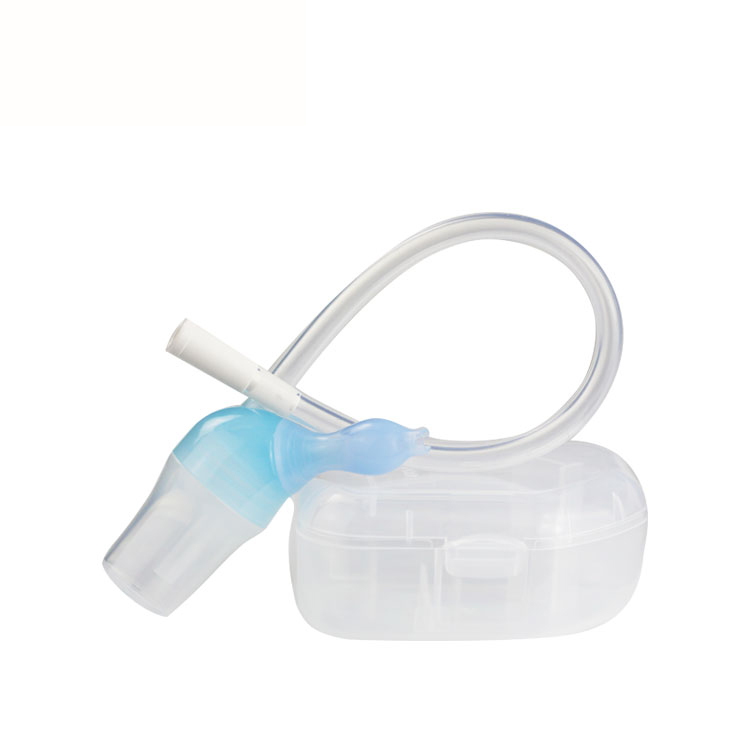
 В этом аспираторе для работы используется одна трубка вместо двух.
В этом аспираторе для работы используется одна трубка вместо двух. Может быть, умный бизнес, но не для родительского доверия. В любом случае, вы получаете только то, о чем просите, а они просят.
Может быть, умный бизнес, но не для родительского доверия. В любом случае, вы получаете только то, о чем просите, а они просят. Обязательно очищайте после каждого использования.
Обязательно очищайте после каждого использования.
 Компания поддерживает свой продукт на всю жизнь.
Компания поддерживает свой продукт на всю жизнь.
 Однако при грудном вскармливании мамам приходится быть вдвойне осторожными в выборе лекарств. Ведь все вещества, которые попадают в организм матери, могут оказаться через молоко и в организме малыша. Что может привести к непредсказуемым последствиям для его здоровья, например, к аллергической реакции. Кроме того, многие средства способны изменить вкус молока, из-за чего ребенок может отказаться от груди. Некоторые лекарства продаются в виде спиртосодержащих растворов, а спирт также негативно влияет на лактацию.
Однако при грудном вскармливании мамам приходится быть вдвойне осторожными в выборе лекарств. Ведь все вещества, которые попадают в организм матери, могут оказаться через молоко и в организме малыша. Что может привести к непредсказуемым последствиям для его здоровья, например, к аллергической реакции. Кроме того, многие средства способны изменить вкус молока, из-за чего ребенок может отказаться от груди. Некоторые лекарства продаются в виде спиртосодержащих растворов, а спирт также негативно влияет на лактацию. Предпочтение при грудном вскармливании отдается местным видам препаратов.
Предпочтение при грудном вскармливании отдается местным видам препаратов.
 При лечении ОРВИ (не гриппа) единственным выбором среди антивирусных лекарств будут медикаменты, содержащие интерферон или индукторы интерферонов.
При лечении ОРВИ (не гриппа) единственным выбором среди антивирусных лекарств будут медикаменты, содержащие интерферон или индукторы интерферонов. Поэтому кормящая мама может пользоваться ацикловиром с разрешения лечащего врача. Таблетку принимают сразу после кормления, а следующее кормление проводят не ранее, чем через 3 часа.
Поэтому кормящая мама может пользоваться ацикловиром с разрешения лечащего врача. Таблетку принимают сразу после кормления, а следующее кормление проводят не ранее, чем через 3 часа. Интерферон – вещество, используемое иммунной системой и обладающее антивирусной активностью. Большинство лекарств с интерфероном выпускается в местных формах (свечи, капли, спрей, раствор для ингаляций, мазь), и поэтому вещества из них не проникают в системный кровоток. К тому же применяемый интерферон в этих лекарствах схож с тем, который малыш получает из материнского молока. Также относительно безопасны для мам и малышей препараты прямого действия, предназначенные для борьбы с вирусом гриппа, ацикловир.
Интерферон – вещество, используемое иммунной системой и обладающее антивирусной активностью. Большинство лекарств с интерфероном выпускается в местных формах (свечи, капли, спрей, раствор для ингаляций, мазь), и поэтому вещества из них не проникают в системный кровоток. К тому же применяемый интерферон в этих лекарствах схож с тем, который малыш получает из материнского молока. Также относительно безопасны для мам и малышей препараты прямого действия, предназначенные для борьбы с вирусом гриппа, ацикловир. С другой стороны, чем раньше будет начата терапия, тем больший эффект окажет лекарство
С другой стороны, чем раньше будет начата терапия, тем больший эффект окажет лекарство
 Однако необходимо помнить, что бесконтрольное применение антивирусных лекарств может принести больше вреда, чем пользы. Правда, гомеопатические лекарства (Анафлубин, Анаферон, Эргоферон), не могут навредить детям, так как содержат ничтожно мало активных веществ. Однако их эффективность вызывает большие сомнения.
Однако необходимо помнить, что бесконтрольное применение антивирусных лекарств может принести больше вреда, чем пользы. Правда, гомеопатические лекарства (Анафлубин, Анаферон, Эргоферон), не могут навредить детям, так как содержат ничтожно мало активных веществ. Однако их эффективность вызывает большие сомнения. com
com


 В списке приведено активное действующее вещество и препараты на его основе:
В списке приведено активное действующее вещество и препараты на его основе:

 Но этот барьер снижает концентрацию негативных микроорганизмов в воздухе.
Но этот барьер снижает концентрацию негативных микроорганизмов в воздухе. Жар легко сбить лекарствами, содержащими «Парацетамол» или «Ибупрофен» – терапевты их считают наиболее безопасными.
Жар легко сбить лекарствами, содержащими «Парацетамол» или «Ибупрофен» – терапевты их считают наиболее безопасными.


 В этом случае достаточно пить больше воды, делайте прохладные компрессы. Примите ванну с водой комнатной температуры. Если есть кого попросить посидеть с ребенком, воспользуйтесь этим и отдохните, потому что постельный режим очень важен для выздоровления, ведь даже при самом слабом жаре самочувствие оставляет желать лучшего.
В этом случае достаточно пить больше воды, делайте прохладные компрессы. Примите ванну с водой комнатной температуры. Если есть кого попросить посидеть с ребенком, воспользуйтесь этим и отдохните, потому что постельный режим очень важен для выздоровления, ведь даже при самом слабом жаре самочувствие оставляет желать лучшего.

 Перед уколом врачи обязаны их осмотреть и рассказать о возможных осложнениях. Тесты на COVID-19 следует делать только тем, у кого есть симптомы этой болезни. Такие рекомендации дал Минздрав регионам в Стандартной операционной процедуре, которую он опубликовал 19 января. Документ разъясняет все нюансы прививания препаратом «Спутник V». Как должна выглядеть вакцина, кому Минздрав не позволит сделать прививки и что может случиться после укола, разбиралась «Парламентская газета».
Перед уколом врачи обязаны их осмотреть и рассказать о возможных осложнениях. Тесты на COVID-19 следует делать только тем, у кого есть симптомы этой болезни. Такие рекомендации дал Минздрав регионам в Стандартной операционной процедуре, которую он опубликовал 19 января. Документ разъясняет все нюансы прививания препаратом «Спутник V». Как должна выглядеть вакцина, кому Минздрав не позволит сделать прививки и что может случиться после укола, разбиралась «Парламентская газета».


 Но если человек сам сделал такой тест, и он оказался положительным, то прививку ему делать уже не нужно.
Но если человек сам сделал такой тест, и он оказался положительным, то прививку ему делать уже не нужно.

 До этого можно принять жаропонижающее средство, лекарства против кашля.
До этого можно принять жаропонижающее средство, лекарства против кашля.
 Е. Е. Волосевич.
Е. Е. Волосевич.
 Эта пневмония не поддается антибиотикам. Усложняет ситуацию то, что пока в мире не существует препарата непосредственно для борьбы с COVID-19. Течение болезни иное, развивается по особому механизму и затрагивает другие структурные единицы легких. На компьютерной томографии мы видим у пациентов, как правило, двухсторонние серьезные изменения и достаточно медленную положительную динамику. – Самых тяжелых пациентов с коронавирусом подключают к аппарату искусственной вентиляции легких. Как пребывание на ИВЛ влияет на дальнейшее состояние органов дыхания? – Применение аппарата ИВЛ не имеет никаких отдаленных последствий. При проведении искусственной вентиляции легких могут возникнуть осложнения, но при наличии определенных хронических заболеваний легких. Подобные ситуации – явление редкое, реаниматологи контролируют процесс и сразу принимают необходимые меры. Так что искусственная вентиляция легких не является той процедурой, которой надо бояться. Наоборот, она оказывает большую помощь, когда легкое не может самостоятельно дышать: аппарат берет на себя эту работу.
Эта пневмония не поддается антибиотикам. Усложняет ситуацию то, что пока в мире не существует препарата непосредственно для борьбы с COVID-19. Течение болезни иное, развивается по особому механизму и затрагивает другие структурные единицы легких. На компьютерной томографии мы видим у пациентов, как правило, двухсторонние серьезные изменения и достаточно медленную положительную динамику. – Самых тяжелых пациентов с коронавирусом подключают к аппарату искусственной вентиляции легких. Как пребывание на ИВЛ влияет на дальнейшее состояние органов дыхания? – Применение аппарата ИВЛ не имеет никаких отдаленных последствий. При проведении искусственной вентиляции легких могут возникнуть осложнения, но при наличии определенных хронических заболеваний легких. Подобные ситуации – явление редкое, реаниматологи контролируют процесс и сразу принимают необходимые меры. Так что искусственная вентиляция легких не является той процедурой, которой надо бояться. Наоборот, она оказывает большую помощь, когда легкое не может самостоятельно дышать: аппарат берет на себя эту работу.
 В частности, проводить дыхательную гимнастику. Существует специальная методика по методу Бутейко, она очень эффективна. Но тренировки нужно подбирать строго индивидуально. Физиотерапевты, инструкторы по лечебной физкультуре проводят эту дыхательную гимнастику и обучают пациентов. Важно делать дыхательную гимнастику строго в соответствии с назначением врача. Иногда человек выписывается из больницы и по возвращении домой вместо назначенного комплекса упражнений начинает надувать шарики, дуть в трубочку. Это большая ошибка. Такие методы тоже применяются, но при других патологиях. При данном виде пневмонии это противопоказано – нельзя резко вдыхать и выдыхать, когда мы делаем гимнастику. Дыхание должно быть очень медленным и спокойным, даже нежным. Существуют также специальные дыхательные тренажеры, способствующие восстановлению здоровья. В организме есть мышцы, которые помогают нам дышать, активизируют дыхание. И эти тренажеры помогают мышцам заработать, чтобы они лучше функционировали. Дыхательных тренажеров достаточно много, они разные, и пользоваться ими можно только по рекомендации врача.
В частности, проводить дыхательную гимнастику. Существует специальная методика по методу Бутейко, она очень эффективна. Но тренировки нужно подбирать строго индивидуально. Физиотерапевты, инструкторы по лечебной физкультуре проводят эту дыхательную гимнастику и обучают пациентов. Важно делать дыхательную гимнастику строго в соответствии с назначением врача. Иногда человек выписывается из больницы и по возвращении домой вместо назначенного комплекса упражнений начинает надувать шарики, дуть в трубочку. Это большая ошибка. Такие методы тоже применяются, но при других патологиях. При данном виде пневмонии это противопоказано – нельзя резко вдыхать и выдыхать, когда мы делаем гимнастику. Дыхание должно быть очень медленным и спокойным, даже нежным. Существуют также специальные дыхательные тренажеры, способствующие восстановлению здоровья. В организме есть мышцы, которые помогают нам дышать, активизируют дыхание. И эти тренажеры помогают мышцам заработать, чтобы они лучше функционировали. Дыхательных тренажеров достаточно много, они разные, и пользоваться ими можно только по рекомендации врача. Многие пациенты после тяжелых пневмоний, когда они были в реанимации, теряют вес. Поэтому мы советуем белковое питание — мясо, рыбу, молочные продукты. Третий важный этап реабилитации – психологическая поддержка. Люди действительно напуганы, они прошли через тяжелый и совершенно новый для них этап жизни. Как я уже приводила пример: человек был активным спортсменом, а теперь при физических нагрузках дышать толком не может – для него это страшно. Поэтому важно, чтобы доктор мог не просто назначить лечение и реабилитацию, но и правильно настроить психологически, объяснить, что это временное явление, надо просто работать над собой, соблюдать рекомендации врача и со временем все восстановится – просто не так быстро, как хотелось бы.
Многие пациенты после тяжелых пневмоний, когда они были в реанимации, теряют вес. Поэтому мы советуем белковое питание — мясо, рыбу, молочные продукты. Третий важный этап реабилитации – психологическая поддержка. Люди действительно напуганы, они прошли через тяжелый и совершенно новый для них этап жизни. Как я уже приводила пример: человек был активным спортсменом, а теперь при физических нагрузках дышать толком не может – для него это страшно. Поэтому важно, чтобы доктор мог не просто назначить лечение и реабилитацию, но и правильно настроить психологически, объяснить, что это временное явление, надо просто работать над собой, соблюдать рекомендации врача и со временем все восстановится – просто не так быстро, как хотелось бы. Здоровье во многом зависит от того, как протекала беременность – какой образ жизни вела мама, чем она болела и как это сказалось на развитии плода. Бывают ситуации, когда ребенок уже появляется на свет с дефектом дыхательной системы, а иногда подобные нарушения со стороны генетики могут проявиться не сразу, а в первые годы его жизни. Второе – негативные факторы, с которыми мы сталкиваемся в процессе жизни. Например, выбросы токсических веществ в воздух: серы, оксидов азота, альдегидов, нитратов… Прежде всего это касается тех регионов, где расположено вредное производство. Некоторым людям приходится постоянно работать с химическими веществами – с аммиаком или хлором, с профессиональными биологическими веществами, такими как древесная пыль, цемент, кварц, уголь. Это тоже влияет на здоровье, а насколько сильно – зависит от того, долго ли они взаимодействуют с этими веществами, какова концентрация этих веществ на единицу времени и какие меры безопасности принимаются. И третий фактор – курение, которое очень плохо влияет на легкие.
Здоровье во многом зависит от того, как протекала беременность – какой образ жизни вела мама, чем она болела и как это сказалось на развитии плода. Бывают ситуации, когда ребенок уже появляется на свет с дефектом дыхательной системы, а иногда подобные нарушения со стороны генетики могут проявиться не сразу, а в первые годы его жизни. Второе – негативные факторы, с которыми мы сталкиваемся в процессе жизни. Например, выбросы токсических веществ в воздух: серы, оксидов азота, альдегидов, нитратов… Прежде всего это касается тех регионов, где расположено вредное производство. Некоторым людям приходится постоянно работать с химическими веществами – с аммиаком или хлором, с профессиональными биологическими веществами, такими как древесная пыль, цемент, кварц, уголь. Это тоже влияет на здоровье, а насколько сильно – зависит от того, долго ли они взаимодействуют с этими веществами, какова концентрация этих веществ на единицу времени и какие меры безопасности принимаются. И третий фактор – курение, которое очень плохо влияет на легкие. Сейчас многие перешли на электронные сигареты, кальяны. Их позиционируют как менее вредный для здоровья вариант, так как там нет никотина. На самом деле проводились исследования электронных сигарет, и было выявлено, что в той или иной степени никотин там содержится. В итоге одни зарабатывают деньги на этой вредной привычке миллионов людей, другие пытаются с ней бороться. Сам же человек находится между этими двумя сторонами, и очень многое зависит от его выбора.
Сейчас многие перешли на электронные сигареты, кальяны. Их позиционируют как менее вредный для здоровья вариант, так как там нет никотина. На самом деле проводились исследования электронных сигарет, и было выявлено, что в той или иной степени никотин там содержится. В итоге одни зарабатывают деньги на этой вредной привычке миллионов людей, другие пытаются с ней бороться. Сам же человек находится между этими двумя сторонами, и очень многое зависит от его выбора. Важную роль здесь, в частности, играет своевременная вакцинация. Из-за высокой влажности у нас в регионе не очень благоприятный климат для органов дыхания, поэтому обязательно надо выезжать туда, где море, горы, сосновые боры. И конечно, вести здоровый образ жизни – эта рекомендация актуальна для профилактики любого заболевания.
Важную роль здесь, в частности, играет своевременная вакцинация. Из-за высокой влажности у нас в регионе не очень благоприятный климат для органов дыхания, поэтому обязательно надо выезжать туда, где море, горы, сосновые боры. И конечно, вести здоровый образ жизни – эта рекомендация актуальна для профилактики любого заболевания.
 Если по итогам исследования
Если по итогам исследования Российские специалисты заявляют, что SARS-CоV-2, в отличие от
Российские специалисты заявляют, что SARS-CоV-2, в отличие от
 Как долго сохранится повышенная свертываемость крови у
Как долго сохранится повышенная свертываемость крови у

 д.).
д.). Обычно пациенты приходят к доктору, закапывают назначенные доктором капли и в течение 5-7 дней забывают, что у них была травма.
Обычно пациенты приходят к доктору, закапывают назначенные доктором капли и в течение 5-7 дней забывают, что у них была травма. Изначально Вам необходимо обратиться к ЛОРу, который и направит Вас на необходимое дообследование или просто Вас успокоит, порекомендует необходимые капельки и пожелает скорейшего выздоровления.
Изначально Вам необходимо обратиться к ЛОРу, который и направит Вас на необходимое дообследование или просто Вас успокоит, порекомендует необходимые капельки и пожелает скорейшего выздоровления. Еще более быстрой реакции от нас потребует ситуация, когда из уха течет кровь. Какова причина этого симптома? Что делать, когда из уха течет кровь, в первую очередь?
Еще более быстрой реакции от нас потребует ситуация, когда из уха течет кровь. Какова причина этого симптома? Что делать, когда из уха течет кровь, в первую очередь? Такие действия приводят к перфорированию барабанной перепонки и очень опасны для органа слуха. Если потекла кровь в ухе при чистке — обратитесь к отоларингологу.
Такие действия приводят к перфорированию барабанной перепонки и очень опасны для органа слуха. Если потекла кровь в ухе при чистке — обратитесь к отоларингологу.

 Смочите кусочек стерильной ваты в дезинфицирующем средстве, отожмите его и закройте слуховой проход.
Смочите кусочек стерильной ваты в дезинфицирующем средстве, отожмите его и закройте слуховой проход.

 к. родители обычно боятся за своих чад больше, чем за себя, а самих детей кровь может испугать сама по себе в независимости от того из какого места она появилась.
к. родители обычно боятся за своих чад больше, чем за себя, а самих детей кровь может испугать сама по себе в независимости от того из какого места она появилась. Такие случаи лечатся простыми методами и опасений обычно не вызывают.
Такие случаи лечатся простыми методами и опасений обычно не вызывают.
 В таких ситуациях медлить с визитом к доктору никак нельзя
В таких ситуациях медлить с визитом к доктору никак нельзя



 При своевременном назначении Деринат начинает дейстовать немедленно и работает сразу по нескольким направлениям:
При своевременном назначении Деринат начинает дейстовать немедленно и работает сразу по нескольким направлениям:
 Часто вместе с ним возникает насморк, температура если повышается, то не на много.
Часто вместе с ним возникает насморк, температура если повышается, то не на много. Но какой бы ни была причина, по которой болит горло, при грудном вскармливании маме обязательно нужно посетить или вызвать врача на дом во избежание осложнений заболевания и приема запрещенных для кормящих мам лекарств.
Но какой бы ни была причина, по которой болит горло, при грудном вскармливании маме обязательно нужно посетить или вызвать врача на дом во избежание осложнений заболевания и приема запрещенных для кормящих мам лекарств. К тому же об эффективности народной медицины всегда будут ходить споры. Что же тогда делать?
К тому же об эффективности народной медицины всегда будут ходить споры. Что же тогда делать? На самом деле болезненные ощущения в горле и повышенная температура вовсе не должны быть причиной для отлучения малыша от груди. С молоком вы передаете ребенку свой иммунитет, а во время болезни еще и полезные антитела, которые повысят сопротивляемость обоих организмов к заболеванию в будущем. Поэтому если нет никакого врачебного запрета, период лактации не нужно прерывать.
На самом деле болезненные ощущения в горле и повышенная температура вовсе не должны быть причиной для отлучения малыша от груди. С молоком вы передаете ребенку свой иммунитет, а во время болезни еще и полезные антитела, которые повысят сопротивляемость обоих организмов к заболеванию в будущем. Поэтому если нет никакого врачебного запрета, период лактации не нужно прерывать. 5 (90%) оценок: 2
5 (90%) оценок: 2  Предлагают молоко сцеживать, а затем выливать. В крайнем случае, кормить молоком из бутылочки после кипячения.
Предлагают молоко сцеживать, а затем выливать. В крайнем случае, кормить молоком из бутылочки после кипячения.

 Однако врача нужно вызвать домой, если наблюдается высокая температура, состояние не улучшается на протяжении двух суток, больно открывать рот, глотать, нарушено дыхание. Также к врачу обращаются, если боль в горле не проходит на протяжении семи суток.
Однако врача нужно вызвать домой, если наблюдается высокая температура, состояние не улучшается на протяжении двух суток, больно открывать рот, глотать, нарушено дыхание. Также к врачу обращаются, если боль в горле не проходит на протяжении семи суток. К примеру, высокоэффективными противовоспалительными являются такие препараты, как Хлоргексидин. Они уничтожают болезнетворные микроорганизмы, купируют боль. Полоскания делают не меньше 4 раз в сутки.
К примеру, высокоэффективными противовоспалительными являются такие препараты, как Хлоргексидин. Они уничтожают болезнетворные микроорганизмы, купируют боль. Полоскания делают не меньше 4 раз в сутки. Эти средства временно купируют боль, чем облегчают состояние. Применять таковые можно каждые 3 часа. Разрешено использовать таблетки для рассасывания Лизобакт, но в строго терапевтических дозах.
Эти средства временно купируют боль, чем облегчают состояние. Применять таковые можно каждые 3 часа. Разрешено использовать таблетки для рассасывания Лизобакт, но в строго терапевтических дозах. После ОРЗ или переохлаждения иммунная защита ослабевает, и бактериальная инфекция имеет возможность для развития. Этим обусловлены частые ангины, возникающие по несколько раз в год.
После ОРЗ или переохлаждения иммунная защита ослабевает, и бактериальная инфекция имеет возможность для развития. Этим обусловлены частые ангины, возникающие по несколько раз в год.
 Каждый человек, почувствовав эту проблему, начинает усиленно лечиться: кто скупает всевозможные средства от простуды в аптеке, а кто и использует народные методы. Боль в горле при лактации становится особенной проблемой, так как кормящая мама не может пить все лекарства подряд.
Каждый человек, почувствовав эту проблему, начинает усиленно лечиться: кто скупает всевозможные средства от простуды в аптеке, а кто и использует народные методы. Боль в горле при лактации становится особенной проблемой, так как кормящая мама не может пить все лекарства подряд. Таблетки от горла при лактации следует принимать однократно при высокой температуре. Полоскание горла при лактации является наиболее безвредным методом лечения. Для этого рекомендуется на стакан теплой кипяченой воды добавить 1 чайную ложку соли, ½ чайную ложку соды и 4 капли йода, и полоскать горло этим раствором нужно в течении дня. Эффективны также полоскания раствором фурациллина.
Таблетки от горла при лактации следует принимать однократно при высокой температуре. Полоскание горла при лактации является наиболее безвредным методом лечения. Для этого рекомендуется на стакан теплой кипяченой воды добавить 1 чайную ложку соли, ½ чайную ложку соды и 4 капли йода, и полоскать горло этим раствором нужно в течении дня. Эффективны также полоскания раствором фурациллина. Прополис является отличным противовоспалительным, антибактериальным и противовирусным средством, но он может вызывать аллергические реакции.
Прополис является отличным противовоспалительным, антибактериальным и противовирусным средством, но он может вызывать аллергические реакции.  Ведь практически все они попадут в той или иной концентрации в грудное молоко, то есть в организм ребенка. И не всегда это заканчивается благоприятно для него.
Ведь практически все они попадут в той или иной концентрации в грудное молоко, то есть в организм ребенка. И не всегда это заканчивается благоприятно для него. Для профилактики гриппа из-за антибактериальных свойств обычно рекомендуют лук или чеснок. Но их при грудном вскармливании лучше не употреблять. Испортят вкус молочка. И берегите ваше горло даже от повышенного тона во время разговора, не напрягайте голосовые связки. При себе всегда имейте леденцы, они усиливают слюноотделение, таким образом увлажняется гортань.
Для профилактики гриппа из-за антибактериальных свойств обычно рекомендуют лук или чеснок. Но их при грудном вскармливании лучше не употреблять. Испортят вкус молочка. И берегите ваше горло даже от повышенного тона во время разговора, не напрягайте голосовые связки. При себе всегда имейте леденцы, они усиливают слюноотделение, таким образом увлажняется гортань. В такой дозировке он точно будет и эффективным, и безопасным. Но не более 2 таблеток по 500 мг за раз.
В такой дозировке он точно будет и эффективным, и безопасным. Но не более 2 таблеток по 500 мг за раз. И самый главный — как уберечь малыша от заражения? К сожалению, единственно верного средства защиты от болезни не существует. Вы можете снизить риск заболевания, если будете придерживаться следующих рекомендаций.
И самый главный — как уберечь малыша от заражения? К сожалению, единственно верного средства защиты от болезни не существует. Вы можете снизить риск заболевания, если будете придерживаться следующих рекомендаций.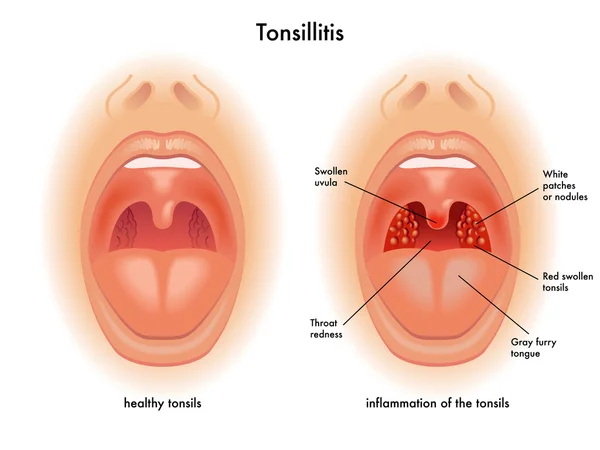
 Кашель развивается позже по причине накопления мокроты в верхних дыхательных путях.
Кашель развивается позже по причине накопления мокроты в верхних дыхательных путях. Обязательна консультация специалиста в том случае, если температура сохраняется дольше трех дней или симптомы развиваются по нарастающей, например, боль в горле усилилась, появился мучительный кашель.
Обязательна консультация специалиста в том случае, если температура сохраняется дольше трех дней или симптомы развиваются по нарастающей, например, боль в горле усилилась, появился мучительный кашель. Пейте жидкость в теплом виде: некрепкий чай, морсы, компоты. Добавляйте в них малину, мед, лимон, если у ребенка нет аллергии.
Пейте жидкость в теплом виде: некрепкий чай, морсы, компоты. Добавляйте в них малину, мед, лимон, если у ребенка нет аллергии. Дополнительно можно рекомендовать симптоматические средства, которые облегчают состояние и помогают проще преодолеть болезнь.
Дополнительно можно рекомендовать симптоматические средства, которые облегчают состояние и помогают проще преодолеть болезнь. Это вызывает чихание, отделение незначительного количества слизи из носа или покашливание.
Это вызывает чихание, отделение незначительного количества слизи из носа или покашливание. Полностью безопасны полоскания готовыми растворами или приготовленными в домашних условиях. Используйте растворы «Гексорал», «Йодинол», «Хлоргесидин». Полезны полоскания раствором морской соли с парой капель йода.
Полностью безопасны полоскания готовыми растворами или приготовленными в домашних условиях. Используйте растворы «Гексорал», «Йодинол», «Хлоргесидин». Полезны полоскания раствором морской соли с парой капель йода. Действующее вещество поступает исключительно на слизистую дыхательных путей и в системном кровотоке не участвует. Для процедур можно использовать бытовой небулайзер.
Действующее вещество поступает исключительно на слизистую дыхательных путей и в системном кровотоке не участвует. Для процедур можно использовать бытовой небулайзер. Лечение простуды при грудном вскармливании должно проводиться только под наблюдением врача.
Лечение простуды при грудном вскармливании должно проводиться только под наблюдением врача. Простуда при грудном вскармливании начинает приобретать симптомы не сразу. За этот период вредные бактерии уже успели попасть к малышу, поскольку мать регулярно находится с ним в контакте. Ситуация даже полезна, поскольку способствует выработке антител и укреплению иммунной системы.
Простуда при грудном вскармливании начинает приобретать симптомы не сразу. За этот период вредные бактерии уже успели попасть к малышу, поскольку мать регулярно находится с ним в контакте. Ситуация даже полезна, поскольку способствует выработке антител и укреплению иммунной системы.
 В противном случае от них не будет никакой пользы. Организм в состоянии самостоятельно бороться с вирусами на первом этапе заражения.
В противном случае от них не будет никакой пользы. Организм в состоянии самостоятельно бороться с вирусами на первом этапе заражения.
 При простуде рекомендуется регулярно делать для них ванночки. Дополнительно женщина должна следить за тем, чтобы они постоянно были в тепле. Для этого необходимо использовать теплые носки или ванночки.
При простуде рекомендуется регулярно делать для них ванночки. Дополнительно женщина должна следить за тем, чтобы они постоянно были в тепле. Для этого необходимо использовать теплые носки или ванночки.
 В этот период недопустимо применять лекарственные препараты. Я несколько раз в день пила малиновый чай. В течение двух суток температура спала, и я снова чувствовала себя хорошо.
В этот период недопустимо применять лекарственные препараты. Я несколько раз в день пила малиновый чай. В течение двух суток температура спала, и я снова чувствовала себя хорошо. Она должна закрывать одновременно рот и нос при ОРВИ у кормящей мамы.
Она должна закрывать одновременно рот и нос при ОРВИ у кормящей мамы.
 Также морс из чёрной смородины или чай из листьев чёрной смородины помогает вылечить насморк.
Также морс из чёрной смородины или чай из листьев чёрной смородины помогает вылечить насморк. Но существуют разные группы противовирусных лекарств.
Но существуют разные группы противовирусных лекарств.


 Ребенок в прямом смысле слова высасывает из мамы все витамины и минеральные вещества. Поэтому простудные болезни могут просто одолевать женщину в этот непростой этап в ее жизни.
Ребенок в прямом смысле слова высасывает из мамы все витамины и минеральные вещества. Поэтому простудные болезни могут просто одолевать женщину в этот непростой этап в ее жизни.



 Вылечит простудное заболевание можно с помощью медикаментозных препаратов и средств народной медицины.
Вылечит простудное заболевание можно с помощью медикаментозных препаратов и средств народной медицины.
 Следует помнить, что лекарства должны приниматься только с разрешения лечащего врача. Ни в коем случае нельзя превышать дозу препарата.
Следует помнить, что лекарства должны приниматься только с разрешения лечащего врача. Ни в коем случае нельзя превышать дозу препарата.


 Из-за этого принимать лекарственные средства с данными ингредиентами людям, имеющим проблемы со свертываемостью крови, надо с осторожностью. Все остальные могут лечить кашель корнеплодом с медом и без назначения врача.
Из-за этого принимать лекарственные средства с данными ингредиентами людям, имеющим проблемы со свертываемостью крови, надо с осторожностью. Все остальные могут лечить кашель корнеплодом с медом и без назначения врача.


 Она может заменить дорогостоящие лекарства, которые часто оказывают негативное воздействие на организм.
Она может заменить дорогостоящие лекарства, которые часто оказывают негативное воздействие на организм. При употреблении повышается стрессоустойчивость и укрепляется иммунитет.
При употреблении повышается стрессоустойчивость и укрепляется иммунитет.
 А дыхательные пути и мочевыводящая система окажется под защитой. Улучшится пищеварение, функции сердца, снимутся отеки. Является хорошей профилактикой против онкологических заболеваний.
А дыхательные пути и мочевыводящая система окажется под защитой. Улучшится пищеварение, функции сердца, снимутся отеки. Является хорошей профилактикой против онкологических заболеваний.
 Залить водкой и смешать солью. Хорошо размешать. Кристаллики должны полностью раствориться.
Залить водкой и смешать солью. Хорошо размешать. Кристаллики должны полностью раствориться. Подержать восемь минут. Смыть.
Подержать восемь минут. Смыть. ложки крапивы, литр воды.
ложки крапивы, литр воды. Главное не сочетайте редьку с майонезом и сметаной высокой жирности. Лучшей заправкой для блюд с корнеплодом для похудения послужит оливковое масло. Также можно использовать растительное.
Главное не сочетайте редьку с майонезом и сметаной высокой жирности. Лучшей заправкой для блюд с корнеплодом для похудения послужит оливковое масло. Также можно использовать растительное.
 Ее можно употреблять несколько раз за сезон, совершенно не опасаясь за собственное здоровье.
Ее можно употреблять несколько раз за сезон, совершенно не опасаясь за собственное здоровье. По такому принципу происходит интенсивное очищение бронхов.
По такому принципу происходит интенсивное очищение бронхов. Но на вкус она менее всего приятна. Белые и зеленые овощи содержат не так много эфирных масел. Они могут использоваться теми, для кого острота черной редьки совершенно непереносима.
Но на вкус она менее всего приятна. Белые и зеленые овощи содержат не так много эфирных масел. Они могут использоваться теми, для кого острота черной редьки совершенно непереносима.


 Его пары проникают в носоглотку и оказывают обеззараживающее действие, а также помогают бороться с насморком.
Его пары проникают в носоглотку и оказывают обеззараживающее действие, а также помогают бороться с насморком.
 А я люблю средне.
А я люблю средне.



 Он очень резкий, отрывистый, обычно носит приступообразный характер. Он может свидетельствовать об аллергической реакции, и тогда избавиться от него помогут только антигистаминные средства. Или же быть симптомом таких заболеваний, как фарингит, ангина, трахеит и др. Вот здесь зеленая редька с медом может стать отличным лекарством.
Он очень резкий, отрывистый, обычно носит приступообразный характер. Он может свидетельствовать об аллергической реакции, и тогда избавиться от него помогут только антигистаминные средства. Или же быть симптомом таких заболеваний, как фарингит, ангина, трахеит и др. Вот здесь зеленая редька с медом может стать отличным лекарством. Оно способно быстро разжижать мокроту, осевшую на стенках бронхов, облегчая ее откашливание и, таким образом, даже избавить от застаревшего бронхита.
Оно способно быстро разжижать мокроту, осевшую на стенках бронхов, облегчая ее откашливание и, таким образом, даже избавить от застаревшего бронхита. Сок принимать детям – по одной чайной ложке, а взрослым – по одной столовой три раза в день.
Сок принимать детям – по одной чайной ложке, а взрослым – по одной столовой три раза в день. Для этого очистить один или два корнеплода и нарезать их на небольшие кусочки (можно кубиками). Сложить в стеклянную банку, залить медом 1:1, плотно закрыть крышкой и хорошо встряхнуть. Оставить на сутки, чтобы из редьки выделился сок. Полученную смесь процедить через несколько слоев марли и поставить храниться в холодильник. По одной чайной ложки смеси добавлять в предварительно нагретое до температуры около 400С молоко, которое пить маленькими глотками за 20-30 минут до еды. Взрослым добавлять по столовой ложке.
Для этого очистить один или два корнеплода и нарезать их на небольшие кусочки (можно кубиками). Сложить в стеклянную банку, залить медом 1:1, плотно закрыть крышкой и хорошо встряхнуть. Оставить на сутки, чтобы из редьки выделился сок. Полученную смесь процедить через несколько слоев марли и поставить храниться в холодильник. По одной чайной ложки смеси добавлять в предварительно нагретое до температуры около 400С молоко, которое пить маленькими глотками за 20-30 минут до еды. Взрослым добавлять по столовой ложке. Но важно помнить о том, что кашель при успешном лечении смягчается уже на 2-3 день от начала применения зеленой редьки с медом.
Но важно помнить о том, что кашель при успешном лечении смягчается уже на 2-3 день от начала применения зеленой редьки с медом.
 Перед началом применения стоит не только выделить отдельно состав продукта, но и ознакомиться с ситуациями, при которых не стоит употреблять средство.
Перед началом применения стоит не только выделить отдельно состав продукта, но и ознакомиться с ситуациями, при которых не стоит употреблять средство.


 Из-за этого средство рекомендуется при патологиях печени, почек и желчного пузыря.
Из-за этого средство рекомендуется при патологиях печени, почек и желчного пузыря. Полученную массу процеживают. Жидкость соединяется с подогретым молоком, после этого всю консистенцию необходимо выпить одним глотком.
Полученную массу процеживают. Жидкость соединяется с подогретым молоком, после этого всю консистенцию необходимо выпить одним глотком. В нем заменяют водку водой и дополнительно кипятят полученное средство 10 минут. После остужения средство пьют в течение дня, полностью заменяя им воду.
В нем заменяют водку водой и дополнительно кипятят полученное средство 10 минут. После остужения средство пьют в течение дня, полностью заменяя им воду. Все ингредиенты перемешать, ввести масло и посолить по вкусу;
Все ингредиенты перемешать, ввести масло и посолить по вкусу;