Россияне лечат кашель до рвоты: ошибки заболевших
Увы — в вопросах кашля мы чрезвычайно безграмотны. А потому слепо верим рекламе, обещающий превращение сухого кашля в мокрый или избавление от него вовсе. Тем временем, как говорят эксперты, под таким соусом нам нередко подсовывают… рвотные средства. «Бороться с кашлем в подавляющем большинстве случае не нужно, ведь это — защитная реакция организма, — говорит профессор кафедры фтизиатрии и пульмонологии МГМСУ им. Евдокимова, глава Центра респираторной медицины Андрей Малявин. – А вот лечить его нужно правильно».
Разумеется, прежде чем что-то лечить, необходимо понять, чем вызван кашель. Это может быть и обострение хронической обструктивной болезни легких (с пандемией которой в последние годы столкнулся весь мир), и симптом бронхиальной астмы, и пневмония, и коклюш, и бронхит. «Симптомы коклюша наши врачи знают плохо, в то время как за 15-20% случаев бронхита скрывается именно он. У детей его можно отличить по характерному глубокому шумному вдоху после кашлевого эпизода.
Иногда кашель вызывается насморком (точнее, затеканием слизи в горло), а иногда — приемом некоторых лекарств (например, ингибиторов АПФ). Кроме того, кашель может говорить о рефлюксной болезни. Разумеется, в этом случае принимать какие-то «отхаркивающие» средства попросту опасно. Впрочем, и во многих других ситуациях они могут оказать лишь медвежью услугу.
Прежде чем увлекаться самолечением, хорошо бы понять механизм кашля. Дело в том, что в организме работает система т. н. мукоцеллярного клиренса. Слизистые оболочки бронхов, трахеи, легких покрыты реснитчатым эпителием — это своеобразный постоянно работающий пылесос, который не дает скапливаться слизи. При бронхите или другом респираторном заболевании эта система перестает работать. И тогда включается кашлевой механизм. Если кашель подавить, ничто не будет мешать слизи забивать бронхи или легкие. «Кашель — защитная реакция организма, как повышенная температура.
Для подавления кашля используются различные препараты с кодеином и без него, однако, чаще всего, без них можно обойтись. Тем временем, в рекламе нередко говорится о том, что сухой кашель надо переводить в мокрый. «Нет такого понятия — мокрый или сухой. Кашель бывает продуктивный или непродуктивный. Продуктивность зависит от количества слизи и эффективности откашливания. Поэтому важно добиваться разжижения мокроты, с чем прекрасно справляются муколитики, стимулирующие мукоцеллярный клиренс. Это различные лекарства, в основе которых такие вещества, как ацетилцистеин, карбоцистиен, амброксол, фенспирид, эргостен», — говорит профессор.
Мукалтин к этой группе, кстати, не имеет никакого отношения. Он относится совсем к другой — растительных средств, которые наши люди нередко начинают пить при кашле. Это пилюли на основе мышатника, алтея, солодки, подорожника, тройчатки).
Острый бронхит — это бурный ответ организма на внешний инфекционный агент. В процессе воспаления происходит т. н. цитокиновый взрыв – образуется много биологических веществ, вызывающих приток и отток крови, гибель клеток. «Когда цитокиновый взрыв выражен слишком ярко, его следует подавлять — в самых крайних случаях врачи назначают гормональные препараты, но гораздо чаще — нестериодиные противовоспалительные средства (ибупрофен, аспирин, парацетамол и пр.). Однако такие препараты подавляют лишь небольшое число цитокинов. Поэтому нужны муколитики, близкие по противовоспалительному действию к гормонам. Антибиотики же при бронхите не нужны — это противовирусное заболевание. Такие препараты необходимы лишь в случаях, когда наблюдается повторный подъем температуры и есть подтвержденная гнойная мокрота», — продолжает Андрей Георгиевич.
Что же касается не лекарственных методов лечения, то тут тоже есть ряд нюансов. Например, наш народ приучен к горчичникам, прогреваниям, паровым ингаляциям.
Баня при кашле не запрещена — но при ряде условий. Во-первых, у человека не должна быть повышена температура; во-вторых, баня должна быть не жаркой и влажной. Идеальный вариант — турецкий хаммам.
Идеальный вариант — турецкий хаммам.
Многие люди подозревают у себя хронический бронхит. Его можно заподозрить лишь в том случае, отмечает доктор, если кашель мучает не меньше 3 месяцев в году в течение двух последних лет. «Даже при правильном лечении острый бронхит обычно длится 3-4 недели. Кашель более 6 недель врачи называют затяжным», — говорит профессор Малявин.
Для поддержания респираторного здоровья профессор советуют соблюдать гигиену дома. В идеале — купить очиститель воздуха, убрать все ковры, мебель протирать тряпками из микрофибры (они не поднимают мелкодисперсную пыль), а ковры чистить пылесосом с аквафильтром. Комнатные растения в соблюдении такой гигиены не помогут никак, а вот животных не стоит заводить вовсе (их перхоть и слюна — факторы риска респираторных болезней). Если у вас хоть раз была протечка — значит, у вас поселился домашний плесневый гибок, против которого поможет лишь ремонт с противогрибковой обработкой. Если у вас есть кондиционер, не забывайте его регулярно чистить.
Ну и, конечно, при появлении любого кашля специалисты советуют бежать не в аптеку, а к врачу.
Неотложные состояния
Кашель
Кашель, пожалуй, это самая частая проблема, с которой встречаются родители. Очень часто кашель, даже если он звучит страшно, имеет безобидную причину и проходит сам. Иногда кашель — серьезный симптом. Попробуем разобраться, как себя вести при появлении кашля у ребенка и когда начинать бить тревогу.
Что такое кашель?
Кашель — это проявление защитного рефлекса, который предназначен для очищения дыхательных путей. Во время кашлевого толчка воздух резко выходит из легких и заставляет выйти все то, что мешает дыханию — мокроту и инородные тела. Если задуматься о механизме кашля, становится понятно, что далеко не всегда его нужно «подавлять».
Если задуматься о механизме кашля, становится понятно, что далеко не всегда его нужно «подавлять».
Из-за чего возникает и каким бывает кашель?
Самая частая причина кашля — вирусная инфекция. Вирусы могут вызывать поражение дыхательных путей на разных уровнях — от носа (при обычном насморке) до бронхов, бронхиол и легких, причем кашель обычный симптом при всех этих болезнях. Например, воспаление горла и отделяемое из носа, стекающее по задней стенке глотки, раздражают слизистую оболочку верхних дыхательных путей и стимулируют кашлевой рефлекс. Из-за раздражения слизистой оболочки глотки возникает сухой надсадный кашель, который обязательно пройдет и без лечения, но в острый период может быть довольно частым и мучительным и даже нарушать ночной сон. Насморк и отделяемое по задней стенке глотки провоцируют влажный кашель, при этом ребенок начинает кашлять при перемене положения тела, особенно по утрам и по ночам, когда встает, ложится или переворачивается.
Когда для ребенка с кашлем нужно вызвать бригаду скорой медицинской помощи?
Вызвать бригаду скорой помощи необходимо, если у ребенка наряду с кашлем есть следующие признаки:
- ребенку очень тяжело дышать: вы видите, что ребенок дышит с трудом, ему трудно говорить (или кричать, если речь идет о ребенке грудного возраста) из-за затруднения дыхания, у ребенка «кряхтящее» или «стонущее» дыхание;
- ребенок потерял сознание и/или прекратил дышать;
- у ребенка посинели губы.

Если самых тяжелых симптомов нет, но состояние ребенка вызывает опасения, обратитесь к врачу. Важным признаком неблагополучия является внешний вид ребенка — если он вялый, выглядит больным и если вы не можете привлечь его внимание и поймать взгляд. Одышка, то есть учащенное дыхание, сопровождающееся усилием дыхательной мускулатуры и втяжением межреберных промежутков и яремной ямки (углубления над грудиной), — признак, который указывает на поражение нижних дыхательных путей. Если вы заметили у ребенка одышку, обязательно проконсультируйтесь с врачом. Повышение температуры тела, особенно лихорадка выше 39 — 40 °С, также требует того, чтобы ребенка осмотрел врач, так как кашель и лихорадка могут быть симптомами пневмонии.
Особое отношение должно быть к детям первых месяцев жизни, потому что у маленьких детей тяжелые болезни могут протекать стерто, и состояние может ухудшиться внезапно. При лихорадке (то есть, если ректальная температура у ребенка > 38 °С) у детей младше трех месяцев нужно обязательно обратиться к врачу.
Должен ли настораживать желтый или зеленоватый цвет мокроты?
Желтый или зеленый цвет мокроты далеко не всегда свидетельствует о бактериальной инфекции. При вирусном бронхите и бронхиолите желто-зеленый цвет мокроты связан с тем, что в мокроту попадают клетки слизистой оболочки дыхательных путей, которую повредил вирус. По мере того, как образуется новая слизистая оболочка, слущенные клетки выходят с мокротой, поэтому не нужно пугаться, если ребенок откашливает желтую или даже зеленоватую мокроту, так как в большинстве случаев это нормальное проявление вирусной инфекции, не требующее назначения антибиотиков.
Что делать, если ребенок кашляет по ночам?
Чаще всего ночной кашель связан с тем, что когда ребенок лежит в кровати, выделения из носа и околоносовых пазух стекают в глотку и вызывают кашлевой рефлекс. Когда ребенок переворачивается в кровати или встает из горизонтального положения в вертикальное, возникает приступ кашля. В таких случаях врач назначит ребенку местное лечение для уменьшения насморка и, в результате этого, уменьшения кашля.
В таких случаях врач назначит ребенку местное лечение для уменьшения насморка и, в результате этого, уменьшения кашля.
Ночной кашель бывает и при патологии нижних дыхательных путей. Поэтому если вашего ребенка беспокоит ночной кашель, проконсультируйтесь с врачом.
Как быть, если у ребенка кашель до рвоты?
Если у вашего ребенка появился приступообразный кашель до рвоты, обратитесь к педиатру, так как это может быть симптомом коклюша. Коклюш особенно опасен для детей первых месяцев жизни. Иногда коклюш развивается даже у детей, которые прививались от него, но после последней ревакцинации прошло много времени.
У некоторых детей рвотный рефлекс вызвать очень легко, и тогда у них может возникать рвота на фоне кашля, даже если кашель связан просто с насморком. Если на фоне кашля возникает рвота, кормите ребенка чаще, но маленькими порциями.
Длительный кашель
Нередко причиной длительного кашля бывают несколько последовательных вирусных инфекций. Ребенок не успевает выздороветь от одной инфекции и подхватывает другую. При этом кашель может продолжаться несколько недель и сильно пугать родителей, хотя причина его тривиальна.
Ребенок не успевает выздороветь от одной инфекции и подхватывает другую. При этом кашель может продолжаться несколько недель и сильно пугать родителей, хотя причина его тривиальна.
Однако длительный кашель может быть связан с аллергией, в том числе с бронхиальной астмой, а также с коклюшем и другими болезнями дыхательных путей и ЛОР-органов (хронический кашель может быть даже из-за серных пробок в ушах!), поэтому в случае длительного кашля проконсультируйтесь с врачом.
Как лечить кашель?
У кашля может быть множество причин, и лечение в каждом случае разное. Покажите ребенка врачу, чтобы понять, с чем связан кашель и как помочь ребенку.
Если кашель сопровождается отделением мокроты (влажный, продуктивный кашель), для облегчения откашливания нужно стимулировать выделение мокроты. Давайте ребенку больше пить (например, можно давать яблочный сок или теплый куриный бульон, если разрешено по возрасту и если нет аллергии на эти продукты). Если воздух в детской спальне сухой, установите увлажнитель воздуха.
Если воздух в детской спальне сухой, установите увлажнитель воздуха.
Бороться с непродуктивным (сухим) кашлем можно, уменьшая раздражение верхних дыхательных путей. Чтобы смягчить кашель и успокоить дыхательные пути, давайте ребенку попить воды или яблочного сока, это помогает и при приступе кашля. Избегайте давать газированные напитки или напитки из цитрусовых, так как они могут вызвать раздражение воспаленных слизистых оболочек. Если ребенок переносит мед, попробуйте давать его. Детям старше 6 лет можно рассасывать леденцы от кашля. Если кашель мешает спать, ходить в детский сад и школу, обратитесь к врачу, он назначит противокашлевое средство.
При приступе кашля может помочь пар в ванной. Зайдите в ванную комнату, закройте дверь, включите горячий душ и подождите несколько минут. После того, как ванная наполнится паром, зайдите туда с ребенком, посидите минут 20. Попробуйте почитать книжку или поиграть с ребенком для того, чтобы он отвлекся.
Курить дома категорически воспрещается! Это способствует частым респираторным инфекциям у ребенка и отягощает их течение.
Лекарственные средства, такие как антибиотики и ингаляции с бронхорасширяющими, противовоспалительными и муколитическими препаратами назначаются только врачом и требуются далеко не в каждом случае.
Вверх
Лихорадка
Лихорадка – это повышение температуры тела более 38 ºС. Некоторые симптомы и лабораторно-инструментальные исследования помогают понять причину лихорадки и назначить необходимое лечение.
Если лихорадка сопровождается насморком, кашлем и «покраснением горла», наиболее вероятной причиной является вирусная инфекция. Поскольку антибиотики против вирусов эффекта не оказывают, антибактериальная терапия в случае вирусной инфекции не назначается.
Насторожить должна высокая лихорадка (более 39 ºС) с ознобом. Другими симптомами, которые требуют немедленно обратиться к врачу, являются отказ ребенка от еды и от питья, резкая вялость, отсутствие «глазного» контакта с ребенком.
Другими симптомами, которые требуют немедленно обратиться к врачу, являются отказ ребенка от еды и от питья, резкая вялость, отсутствие «глазного» контакта с ребенком.
Родители должны знать, как помочь лихорадящему ребенку.
В детском возрасте разрешено использовать только препараты ибупрофена (10 мг/кг на прием) и парацетамола (15 мг/кг на прием). Из препаратов на основе ибупрофена в аптеке можно купить нурофен, а из препаратов на основе парацетамола – панадол, цефекон, эффералган. Метамизол-натрий (или анальгин), в том числе в составе «литической смеси» могут вызвать тяжелые осложнения со стороны крови, а нимесулид (нимулид, найз) – жизнеугрожающее поражение печени. Если у ребенка нет тяжелой фоновой патологии, например порока сердца или эпилепсии, и если он удовлетворительно переносит лихорадку (интересуется окружающим, не отказывается от питья, не жалуется на боль), жаропонижающие препараты начинают давать при температуре 38,5 – 39 ºС и выше.
И не нужно добиваться снижения температуры тела сразу до 36,6 ºС! Хорошим эффектом считается снижение лихорадки до 38 ºС. Безопасны и эффективны методы физического охлаждения – обтирание водой комнатной температуры (не спиртом и не уксусом!), которые позволяют за несколько минут снизить температуру тела на 0,5 – 1,0 ºС. Однако если у ребенка озноб, если у него холодные руки и ноги, обтирание эффективным не будет. В таких случаях помогает массаж кистей и стоп, который уменьшает спазм сосудов и улучшает периферическое кровообращение, а также используются препараты спазмолитики, например, но-шпа.
Вверх
Ложный круп
У малышей ложный круп возникает довольно часто, поэтому мамам нужно о нем знать. Только родители могут вовремя заметить первые признаки сужения гортани и вовремя помочь ребенку
- Ложный круп — состояние, при котором ребенку становится трудно дышать из-за сужения дыхательных путей. Причина — вирусные инфекции.
 У детей до 5 — 6 лет дыхательные пути более узкие, чем у взрослых, поэтому и круп развивается гораздо чаще.
У детей до 5 — 6 лет дыхательные пути более узкие, чем у взрослых, поэтому и круп развивается гораздо чаще. - Если у простуженного малыша кашель становится «лающим», а голос осипшим, нужно, чтобы он подышал паром над горячей водой в ванной. Если это не помогает, и вдох становится шумным и затрудненным, вызывайте «скорую», не прекращая ингаляций пара.
Что такое ложный круп?
Круп — это затруднение дыхания из-за сужения гортани. Чтобы почувствовать, где находится гортань, можно приложить руку к передней поверхности шеи и произнести любой звук — гортань будет вибрировать.
Эта часть дыхательных путей достаточно узкая, и если слизистая оболочка отекает, она может полностью перекрыть просвет гортани, и воздух не будет попадать в легкие. У детей до 5 — 6 лет дыхательные пути более узкие, чем у взрослых, поэтому и круп развивается гораздо чаще.
В отличие от ложного, истинный круп начинается при дифтерии, когда просвет гортани перекрывается плотными пленками. Благодаря прививкам (АКДС, АДС-М) эта болезнь, к счастью, стала редкой.
Благодаря прививкам (АКДС, АДС-М) эта болезнь, к счастью, стала редкой.
Причина ложного крупа — острые вирусные инфекции (например, вирус парагриппа или респираторно-синцитиальный вирус). Слизистая оболочка воспаляется, отекает, и хотя пленки, как при дифтерии, не образуются, результат выходит тот же — ребенку трудно дышать.
Как все начинается?
Обычно сначала появляются привычные симптомы ОРЗ, то есть насморк, кашель, повышение температуры. Первые признаки близости ложного крупа возникают или усиливаются к вечеру — это нарастающий сухой «лающий» кашель и осипший голос.
Затем вдох становится «шумным» — сначала только во время плача или беспокойства, то есть когда малыш глубже и быстрее дышит. Спустя время эти симптомы сохраняются и в спокойном состоянии.
При крупе малышу трудно именно вдохнуть, то есть вдох получается шумным, с усилием, а выдох остается нормальным. Во время вдоха можно заметить как втягивается внутрь ярёмная ямка (углубление в нижней части шеи между ключицами).
Во время вдоха можно заметить как втягивается внутрь ярёмная ямка (углубление в нижней части шеи между ключицами).
Можно ли предотвратить ложный круп?
Есть возбудители, которые чаще других вызывают круп: вирус парагриппа, гриппа и респираторно- синцитиальный вирус. Если ребенок заразился именно этой инфекцией, риск развития крупа высок, и, к сожалению, средств, которые от него защищают, нет.
Есть дети, которые переносят простуды без этого осложнения, но у некоторых слизистая оболочка более склонна к отеку, и если один эпизод затруднения дыхания при ОРЗ уже был, вероятно, такие состояния будут повторяться. Родителям нужно быть к ним готовыми — пока ребенок не подрастет, и круп перестанет ему угрожать.
Что делать при ложном крупе?
Если вы заметили его признаки, прежде всего, нужно успокоить себя и ребенка, потому что при волнении мышцы гортани сжимаются, и дышать становится еще тяжелее.
При «лающем» кашле, пока дыхание бесшумно и не затруднено, может помочь паровая ингаляция. Включите в ванной горячую воду, пусть ребенок подышит несколько минут влажным воздухом.
Если это не помогает, и дышать становится трудно (шумный вдох, втяжение яремной ямки), вызывайте «скорую» и продолжайте делать паровую ингаляцию до ее приезда. Врач назначит при крупе специальные ингаляции местным гормональным препаратом. Пусть вас не пугает слово «гормональный», потому что этот препарат действует только в дыхательных путях, устраняя воспаление, и никакое другое лекарство при ложном крупе не будет таким эффективным. В тяжелых случаях врач введет гормон (преднизолон или дексаметазон) внутримышечно. Не тревожьтесь по поводу побочных эффектов, потому что короткие курсы гормонов безопасны, а в таких ситуациях они спасают жизнь.
Если вам предлагают госпитализировать ребенка, не отказывайтесь, потому что после временного облегчения нарушения дыхания могут повториться.
Есть состояния, которые можно спутать с ложным крупом, например, воспаление надгортанника (хряща, который закрывает гортань при глотании). Эта болезнь называется эпиглоттит: температура у ребенка поднимается выше 39 градусов, возникает сильная боль в горле, с трудом открывается рот, и гормональные препараты ребенку не помогают.
При воспалении надгортанника ребенка кладут в больницу и лечат антибиотиками. Но эта болезнь встречается редко, а ложный круп вызывают вирусы, поэтому принимать антибиотики не имеет смысла.
Можно ли прервать приступ крупа своими силами?
Если ложный круп у ребенка возникает не первый раз, вы можете домой специальный прибор для ингаляций — небулайзер (выбирайте компрессорную модель, поскольку ультразвуковая может разрушать препараты, используемые при крупе). Врач напишет вам, какое лекарство иметь дома и в каких дозировках его использовать в случае необходимости.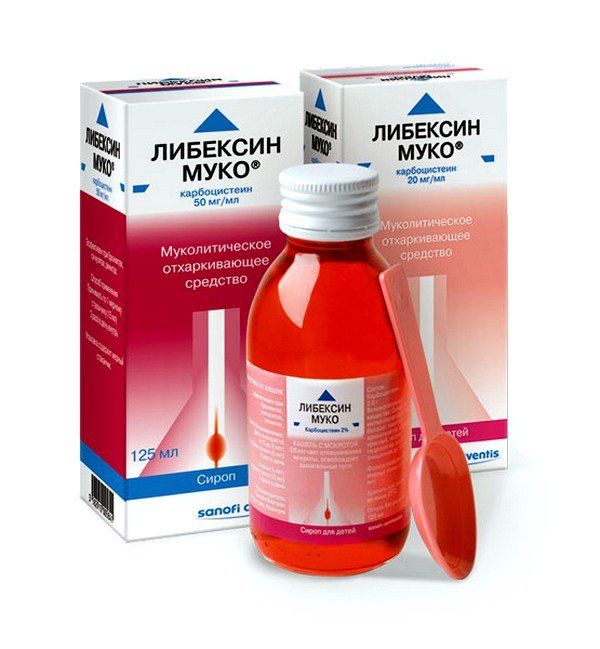
Ребенок может вернуться в детский сад сразу, как только нормализуется температура тела и малыш будет чувствовать себя хорошо.
Вверх
Рвота и диарея
Острый гастроэнтерит характеризуется повышением температуры тела (от субфебрилитета до высокой лихорадки), рвотой, разжижением стула. Самой частой причиной гастроэнтерита является ротавирус. Наиболее тяжело протекает первый в жизни эпизод ротавирусного гастроэнтерита у детей с 6 месяцев до 2 – 3 лет. Пик заболеваемости этой инфекцией приходится на зиму – весну.
Опасность вирусного гастроэнтерита связана с быстрым обезвоживанием и электролитными нарушениями из-за потери воды и солей с жидким стулом и рвотой. Поэтому принципиально важным является выпаивание ребенка. Для того чтобы не спровоцировать рвоту, выпаивать нужно дробно (1 – 2 чайные ложки), но часто, при необходимости каждые несколько минут. Для удобства можно использовать шприц без иглы или пипетку. Ни в коем случае не нужно выпаивать ребенка просто водой, это лишь усугубляет электролитные нарушения! Существуют специальные солевые растворы для выпаивания – регидрон (оптимально ½ пакетика на 1 литр воды), Humana электролит и др.
Ни в коем случае не нужно выпаивать ребенка просто водой, это лишь усугубляет электролитные нарушения! Существуют специальные солевые растворы для выпаивания – регидрон (оптимально ½ пакетика на 1 литр воды), Humana электролит и др.
Суточная потребность в жидкости представлена в таблице:
Вес ребенка Суточная потребность в жидкости
2 – 10 кг 100 мл/кг
10 – 20 кг 1000 мл + 50 мл/кг на каждый кг свыше 10 кг
> 20 кг 1500 мл + 20 мл/кг на каждый кг свыше 20 кг
Кроме того, учитываются текущие потери жидкости с жидким стулом и рвотой – на каждый эпизод диареи/рвоты дополнительно дается 100 – 200 мл жидкости.
Внутривенная регидратация (восполнение дефицита жидкости с помощью капельниц) проводится только при тяжелом обезвоживании и при наличии неукротимой рвоты. Во всех остальных случаях нужно выпаивать ребенка – это безопасно, эффективно и безболезненно.
Во всех остальных случаях нужно выпаивать ребенка – это безопасно, эффективно и безболезненно.
В качестве вспомогательных средств используются смекта (но не нужно давать смекту, если она провоцирует рвоту), эспумизан или Саб симплекс. Энтерофурил не рекомендуется к применению, так как он не эффективен ни при вирусных инфекциях, ни при инвазивных бактериальных кишечных инфекциях. В диете в острый период исключают свежие овощи и фрукты (кроме бананов), сладкие напитки, а цельное молоко ограничивают только у старших детей.
Для родителей нужно знать первые признаки обезвоживания – это уменьшение частоты и объема мочеиспусканий, жажда, сухость кожи и слизистых оболочек. При нарастании обезвоживания ребенок становится вялым, перестает мочиться, жажда исчезает, кожа теряет тургор, «западают» глаза. В этом случае терять время нельзя, необходимо вызвать врача и госпитализировать ребенка.
Должно насторожить появление крови и слизи стуле у ребенка, ведь это характерно для бактериальных энтероколитов. Стул при таких инфекциях необильный (в отличие от обильного водянистого стула при ротавирусной инфекции), могут отмечаться ложные позывы на дефекацию и боли в животе. Выпаивания в таких случаях может быть недостаточно, и, как правило, требуется назначение антибиотиков.
Стул при таких инфекциях необильный (в отличие от обильного водянистого стула при ротавирусной инфекции), могут отмечаться ложные позывы на дефекацию и боли в животе. Выпаивания в таких случаях может быть недостаточно, и, как правило, требуется назначение антибиотиков.
Вверх
Пневмония
Одной из серьезных болезней у детей является воспаление легких, или пневмония. Пневмония может представлять угрозу для жизни ребенка. К счастью, современная медицина научилась хорошо справляться с пневмонией, и эту болезнь в большинстве случаев можно вылечить полностью. Поэтому если ваш малыш заболел с повышением температуры тела и кашлем, обратитесь к педиатру. При подозрении на пневмонию врач может назначить рентгенографию легких, что позволяет подтвердить диагноз.
Что такое пневмония?
Пневмония — это воспаление ткани легкого, то есть самого глубокого отдела органов дыхания. В норме в легких происходит газообмен, то есть кислород из воздуха попадает в кровь, а углекислый газ выделяется из крови в окружающую среду. Когда часть легкого затронута воспалением, функция дыхания в пораженном отделе легкого страдает, и у ребенка появляется одышка, то есть учащенное и затрудненное дыхание. Вещества, образующиеся при борьбе иммунной системы с бактериями, вызывают повышение температуры (если температура тела повышается более 38 °С, это называется лихорадкой). Скопление мокроты в альвеолах и бронхах и отек слизистой оболочки стимулируют кашлевой рефлекс, и возникает кашель. Если очаг пневмонии находится рядом с оболочкой легкого, называемой плеврой, могут появиться боли в грудной клетке при дыхании и кашле.
Когда часть легкого затронута воспалением, функция дыхания в пораженном отделе легкого страдает, и у ребенка появляется одышка, то есть учащенное и затрудненное дыхание. Вещества, образующиеся при борьбе иммунной системы с бактериями, вызывают повышение температуры (если температура тела повышается более 38 °С, это называется лихорадкой). Скопление мокроты в альвеолах и бронхах и отек слизистой оболочки стимулируют кашлевой рефлекс, и возникает кашель. Если очаг пневмонии находится рядом с оболочкой легкого, называемой плеврой, могут появиться боли в грудной клетке при дыхании и кашле.
Что является причиной пневмонии?
Инфекций, которые могут вызвать пневмонию, очень много. Самой частой причиной так называемой «типичной» пневмонии является пневмококк (Streptococcus pneumoniae). Пневмококковая пневмония сопровождается лихорадкой, кашлем, одышкой, вялостью и снижением аппетита. Реже пневмонию вызывают другие возбудители — гемофильная палочка (Haemophilus influenzae) типа b, пиогенный стрептококк (Streptococcus pyogenes) и золотистый стафилококк (Staphylococcus aureus). «Атипичную» пневмонию, которая обычно протекает легче и довольно заразна, вызывают микоплазмы и хламидии. Реже причиной пневмонии являются вирусы (аденовирус, РС-вирус) — такие пневмонии редки и могут протекать очень тяжело. Пневмония может развиться внезапно или быть осложнением гриппа.
«Атипичную» пневмонию, которая обычно протекает легче и довольно заразна, вызывают микоплазмы и хламидии. Реже причиной пневмонии являются вирусы (аденовирус, РС-вирус) — такие пневмонии редки и могут протекать очень тяжело. Пневмония может развиться внезапно или быть осложнением гриппа.
Каковы симптомы пневмонии?
Наиболее важный симптом пневмонии — это лихорадка. У маленького ребенка лихорадка может быть единственным проявлением. Должны особенно насторожить лихорадка выше 39,5 °С с ознобом и лихорадка, которая плохо снижается после приема жаропонижающих препаратов. Хотя не всегда высокая лихорадка, которая плохо реагирует на жаропонижающие, — это симптом пневмонии. Это может быть проявлением респираторной вирусной инфекции.
Второй важный симптом пневмонии — это кашель. Имеет значение характер кашля. Особенно настораживают «глубокий» кашель, кашель в ночное время и кашель до рвоты.
Тяжелая пневмония обычно сопровождается одышкой, то есть учащенным и затрудненным дыханием. Иногда симптомом пневмонии являются боли в животе, которые возникают из-за раздражения плевры (оболочки легкого) при воспалении прилежащего к плевре участка легкого и из-за частого кашля и, соответственно, напряжения мышц живота.
Иногда симптомом пневмонии являются боли в животе, которые возникают из-за раздражения плевры (оболочки легкого) при воспалении прилежащего к плевре участка легкого и из-за частого кашля и, соответственно, напряжения мышц живота.
Очень важные признаки, говорящие в пользу пневмонии — это симптомы интоксикации, такие как утомляемость, слабость, отказ от еды и даже питья. При этом, в отличие от пневмококковой пневмонии, при микоплазменной пневмонии ребенок может чувствовать себя хорошо.
Кашель и хрипы в легких являются симптомами не только пневмонии, но и бронхита. Очень важно, чтобы врач отличил пневмонию от бронхита, так как при бронхите антибиотики требуются далеко не всегда и только при подозрении на его микоплазменную этиологию.
Что может произойти, если не лечить пневмонию?
Это чревато осложнениями, которые чаще случаются, если пневмонию не лечить. Осложнениями пневмонии являются воспаление плевры (плеврит) и формирование полости в легком, заполненной гноем (абсцесс легкого). В таких случаях потребуется более длительный курс приема антибиотиков, а иногда и помощь хирурга.
В таких случаях потребуется более длительный курс приема антибиотиков, а иногда и помощь хирурга.
Как лечить пневмонию?
При бактериальной пневмонии врач назначит антибиотик. Какой антибиотик выбрать решит врач в зависимости от предполагаемой причины пневмонии. В большинстве случаев ребенку можно дать антибиотик внутрь (в виде суспензии или таблеток), а не в уколах. Эффект антибиотика наступает в течение 24 — 48 часов. Если по прошествии 1 — 2 суток ребенку лучше не стало и повышение температуры сохраняется, обратитесь к врачу повторно.
Обычно при пневмонии ребенок может лечиться дома. Госпитализация требуется при тяжелом и осложненном течении пневмонии, когда ребенку нужны внутривенные введения антибиотика, дополнительный кислород, плевральные пункции и другие серьезные медицинские вмешательства.
При повышении температуры тела более 38,5 — 39 °С дайте ребенку жаропонижающие (ибупрофен или парацетамол). Противокашлевые средства, такие как бутамират (препарат «Синекод»), при пневмонии противопоказаны.
Противокашлевые средства, такие как бутамират (препарат «Синекод»), при пневмонии противопоказаны.
Можно ли предотвратить пневмонию?
Существуют вакцины, призванные защитить от пневмококка и гемофильной палочки, которые вызывают наиболее тяжелые формы пневмонии (против пневмококка — вакцины «Превенар», «Пневмо 23», против гемофильной палочки — «Акт-ХИБ», «Хиберикс», компонент против гемофильной палоки входит в состав вакциеы «Пентаксим», компоненты против пневмококка и гемофильной палочки одновременно входят в состав «Синфлорикс»). Так как пневмококковая пневмония нередко развивается как осложнение гриппа, полезной оказывается вакцинация от гриппа. Очень важно, чтобы родители не курили в присутствии ребенка, так как пассивное курение делает легкие слабыми и уязвимыми.
Вверх
Кашель до рвоты причины и лечение
Если у вас есть дети, то вы регулярно сталкиваетесь с насморком и кашлем. Этих напастей не избежать, но и не стоит бояться: и кашель и насморк являются естественным очищением организма и защитой. Таким образом он очищается от различных микрочастиц. И, если учитывать, что дети пока не умеют использовать эти функции, а болеют чаще взрослых — понятно, что в детстве насморк и кашель неизбежны.
Этих напастей не избежать, но и не стоит бояться: и кашель и насморк являются естественным очищением организма и защитой. Таким образом он очищается от различных микрочастиц. И, если учитывать, что дети пока не умеют использовать эти функции, а болеют чаще взрослых — понятно, что в детстве насморк и кашель неизбежны.
Но что, если ребенок кашляет до рвоты? Изнуряющий кашель, заканчивающийся рвотой, как правило, пугает нас, мы понимаем: на этот раз все посерьезней.
На самом деле кашель до рвоты у детей встречается довольно часто. Педиатры считают, что это распространенное и относительно нормальное явление, поскольку у деток кашлевой и рвотный центры находятся очень близко и тесно взаимосвязаны. Однако кашель до рвоты у ребенка может быть признаком серьезного заболевания и многое зависит от того, своевременно ли было начато лечение. Поэтому первым делом нужно установить причину затяжного кашля.
Исключите коклюш
Когда ребенка начинает рвать после приступа кашля, то для начала необходимо исключить у него коклюш. Именно сухой приступообразный судорожный кашель, доходящий до рвоты, является самым ярким и характерным признаком этого заболевания. При коклюше ребенок может просто заходится от кашля, чуть ли не задыхаясь. Его лицо натуживается и краснеет от напряжения, из глаз выступают слезы, изо рта высовывается язык – больной всем телом безуспешно пытается прокашляться. Как правило, при коклюшном кашле обычные противокашлевые препараты оказываются бессильными, облегчения не отмечается.
Именно сухой приступообразный судорожный кашель, доходящий до рвоты, является самым ярким и характерным признаком этого заболевания. При коклюше ребенок может просто заходится от кашля, чуть ли не задыхаясь. Его лицо натуживается и краснеет от напряжения, из глаз выступают слезы, изо рта высовывается язык – больной всем телом безуспешно пытается прокашляться. Как правило, при коклюшном кашле обычные противокашлевые препараты оказываются бессильными, облегчения не отмечается.
Ухудшение состояния наступает ночью, нередко приступы заканчиваются рвотой. Безошибочно узнать коклюш можно по характерному звуку (репризе), который больной ребенок издает под конец кашлевого приступа. Поэтому хорошо бы было обеспечить присутствие врача в этот момент.
Заподозрить коклюш у ребенка можно еще по тому, что доходящий до рвоты кашель возникает у него не сразу. Обычно, ребенок переносит простуду или ОРВИ, и только по истечении некоторого времени – через 10-14 дней – кашель постепенно усиливается и нарастет. Он становится удушающим, судорожным, приступообразным и доходит до рвоты.
Он становится удушающим, судорожным, приступообразным и доходит до рвоты.
Ваши личные догадки могут подтвердить только анализы: в течение первой недели заболевания – посев слизи, позже – только анализ крови. Попросите у своего педиатра направление, чтобы удостовериться в том, что все хорошо.
Другие причины
Только после того, как вы исключили коклюш, можно рассматривать и другие варианты. Нередко подобное состояние возникает у детей на фоне обычных простуд и ОРВИ. Скорее всего, ваш педиатр уже сказал вам об этом. Если время было утеряно и болезнь зашла немного дальше, вполне вероятно, что у ребенка развился бронхит. Здесь есть определенная сложность, поскольку далеко не все и даже не большинство педиатров могут по-настоящему хорошо и правильно прослушать легкие у ребенка. Вот и получается, что отходящую мокроту они нередко путают с хрипами, беспричинно назначая антибиотики, а бронхит вовремя диагностировать не могут.
Бронхит требует грамотного последовательного лечения: выполняйте предписания специалиста – и вскоре ребенку станет легче.

Очень часто причиной рвоты при кашле у детей являются банальные сопли. Особенно, если большую часть их них ребенок заглатывает, не высмаркивая и не выплёвывая. Слизь все время стекает по задней стенке, накапливаясь и накапливаясь. И затем организм доступным ему способом пытается избавиться от нее: сильным интенсивным кашлем, доходящим до рвоты. Даже если у вашего ребенка не течет из носа, причиной рвоты после кашля может быть именно слизь.
Также кашель у вашего ребенка может быть вызван аллергией.
Найдите хорошего врача
Чем же мы можем помочь, если ребенок кашляет до рвоты? Самым правильным и самым лучшим советом будет найти хорошего врача. Многие из вас сейчас подумали что-то вроде «о, да, легко говорить» или «где же его искать». Но, увы и ах, только врач может и должен лечить ребенка. В идеале – именно педиатр, толковый, ответственный, с большим опытом работы.
Вариантов лечения при кашле, доходящем до рвоты, может быть множество, и очень часто они бывают полярно противоположными: в то время как одному ребенку необходимо подавлять приступы противокашлевыми средствами, другой нуждается в стимуляции отхаркивания.
Поэтому самостоятельно принимать меры нельзя.
Если ребенок кашляет до рвоты, то врач может назначить ему ингаляции, например, ромашки или ноготков. Не обязательно стоять над паром, а можно просто дать пару распространиться по комнате.
Когда ребенок кашляет и вы видите, что вот-вот дело дойдет до рвоты, попробуйте поднять обе его руки вверх и дождаться облегчения. Улучшить состояние поможет и теплое питье.
Следите, чтобы выделяемая в носу слизь не накапливалась и не стекала вниз. Если малыш пока не умеет сморкаться или слизь течет только по задней стенке — регулярно промывайте носовые ходы специальными растворами, а также постарайтесь научить его сплевывать слизь через рот. И — это никому не помешает — откажитесь от всех пылесборников, регулярно проводите влажную уборку и поддерживайте правильный микроклимат в квартире.
Не устанавливайте диагнозы самостоятельно, всегда консультируйтесь с семейным врачом!
Кашель — НЦЗД
Кашель, пожалуй, это самая частая проблема, с которой встречаются родители. Очень часто кашель, даже если он звучит страшно, имеет безобидную причину и проходит сам. Иногда кашель — серьезный симптом. Попробуем разобраться, как себя вести при появлении кашля у ребенка и когда начинать бить тревогу.
Очень часто кашель, даже если он звучит страшно, имеет безобидную причину и проходит сам. Иногда кашель — серьезный симптом. Попробуем разобраться, как себя вести при появлении кашля у ребенка и когда начинать бить тревогу.
Что такое кашель?
Кашель — это проявление защитного рефлекса, который предназначен для очищения дыхательных путей. Во время кашлевого толчка воздух резко выходит из легких и заставляет выйти все то, что мешает дыханию — мокроту и инородные тела. Если задуматься о механизме кашля, становится понятно, что далеко не всегда его нужно «подавлять».
Из-за чего возникает и каким бывает кашель?
Самая частая причина кашля — вирусная инфекция. Вирусы могут вызывать поражение дыхательных путей на разных уровнях — от носа (при обычном насморке) до бронхов, бронхиол и легких, причем кашель обычный симптом при всех этих болезнях. Например, воспаление горла и отделяемое из носа, стекающее по задней стенке глотки, раздражают слизистую оболочку верхних дыхательных путей и стимулируют кашлевой рефлекс. Из-за раздражения слизистой оболочки глотки возникает сухой надсадный кашель, который обязательно пройдет и без лечения, но в острый период может быть довольно частым и мучительным и даже нарушать ночной сон. Насморк и отделяемое по задней стенке глотки провоцируют влажный кашель, при этом ребенок начинает кашлять при перемене положения тела, особенно по утрам и по ночам, когда встает, ложится или переворачивается. Если вирус поражает слизистую оболочку гортани, развивается ложный круп, то есть отек и, как следствие, сужение просвета гортани, что сопровождается «лающим» кашлем, осиплостью и характерным шумным вдохом (так называемым стридором). При воспалении бронхов, бронхиол и альвеол — бронхите, бронхиолите и пневмонии соответственно — в просвете дыхательных путей скапливается мокрота, возникает отек слизистой оболочки, вследствие чего появляются кашель и одышка. В отличие от вирусных бронхита и бронхиолита, пневмония чаще вызывается бактериями и, помимо кашля и одышки, сопровождается лихорадкой.
Из-за раздражения слизистой оболочки глотки возникает сухой надсадный кашель, который обязательно пройдет и без лечения, но в острый период может быть довольно частым и мучительным и даже нарушать ночной сон. Насморк и отделяемое по задней стенке глотки провоцируют влажный кашель, при этом ребенок начинает кашлять при перемене положения тела, особенно по утрам и по ночам, когда встает, ложится или переворачивается. Если вирус поражает слизистую оболочку гортани, развивается ложный круп, то есть отек и, как следствие, сужение просвета гортани, что сопровождается «лающим» кашлем, осиплостью и характерным шумным вдохом (так называемым стридором). При воспалении бронхов, бронхиол и альвеол — бронхите, бронхиолите и пневмонии соответственно — в просвете дыхательных путей скапливается мокрота, возникает отек слизистой оболочки, вследствие чего появляются кашель и одышка. В отличие от вирусных бронхита и бронхиолита, пневмония чаще вызывается бактериями и, помимо кашля и одышки, сопровождается лихорадкой. При бронхиальной астме спазм бронхов и скопление в них густой мокроты возникают после контакта с аллергеном, что также провоцирует кашель.
При бронхиальной астме спазм бронхов и скопление в них густой мокроты возникают после контакта с аллергеном, что также провоцирует кашель.
Когда для ребенка с кашлем нужно вызвать бригаду скорой медицинской помощи?
Вызвать бригаду скорой помощи необходимо, если у ребенка наряду с кашлем есть следующие признаки:
- ребенку очень тяжело дышать: вы видите, что ребенок дышит с трудом, ему трудно говорить (или кричать, если речь идет о ребенке грудного возраста) из-за затруднения дыхания, у ребенка «кряхтящее» или «стонущее» дыхание;
- ребенок потерял сознание и/или прекратил дышать;
- у ребенка посинели губы.
Если самых тяжелых симптомов нет, но состояние ребенка вызывает опасения, обратитесь к врачу. Важным признаком неблагополучия является внешний вид ребенка — если он вялый, выглядит больным и если вы не можете привлечь его внимание и поймать взгляд. Одышка, то есть учащенное дыхание, сопровождающееся усилием дыхательной мускулатуры и втяжением межреберных промежутков и яремной ямки (углубления над грудиной), — признак, который указывает на поражение нижних дыхательных путей. Если вы заметили у ребенка одышку, обязательно проконсультируйтесь с врачом. Повышение температуры тела, особенно лихорадка выше 39 — 40 °С, также требует того, чтобы ребенка осмотрел врач, так как кашель и лихорадка могут быть симптомами пневмонии.
Если вы заметили у ребенка одышку, обязательно проконсультируйтесь с врачом. Повышение температуры тела, особенно лихорадка выше 39 — 40 °С, также требует того, чтобы ребенка осмотрел врач, так как кашель и лихорадка могут быть симптомами пневмонии.
Особое отношение должно быть к детям первых месяцев жизни, потому что у маленьких детей тяжелые болезни могут протекать стерто, и состояние может ухудшиться внезапно. При лихорадке (то есть, если ректальная температура у ребенка > 38 °С) у детей младше трех месяцев нужно обязательно обратиться к врачу.
Должен ли настораживать желтый или зеленоватый цвет мокроты?
Желтый или зеленый цвет мокроты далеко не всегда свидетельствует о бактериальной инфекции. При вирусном бронхите и бронхиолите желто-зеленый цвет мокроты связан с тем, что в мокроту попадают клетки слизистой оболочки дыхательных путей, которую повредил вирус. По мере того, как образуется новая слизистая оболочка, слущенные клетки выходят с мокротой, поэтому не нужно пугаться, если ребенок откашливает желтую или даже зеленоватую мокроту, так как в большинстве случаев это нормальное проявление вирусной инфекции, не требующее назначения антибиотиков.
Что делать, если ребенок кашляет по ночам?
Чаще всего ночной кашель связан с тем, что когда ребенок лежит в кровати, выделения из носа и околоносовых пазух стекают в глотку и вызывают кашлевой рефлекс. Когда ребенок переворачивается в кровати или встает из горизонтального положения в вертикальное, возникает приступ кашля. В таких случаях врач назначит ребенку местное лечение для уменьшения насморка и, в результате этого, уменьшения кашля.
Ночной кашель бывает и при патологии нижних дыхательных путей. Поэтому если вашего ребенка беспокоит ночной кашель, проконсультируйтесь с врачом.
Как быть, если у ребенка кашель до рвоты?
Если у вашего ребенка появился приступообразный кашель до рвоты, обратитесь к педиатру, так как это может быть симптомом коклюша. Коклюш особенно опасен для детей первых месяцев жизни. Иногда коклюш развивается даже у детей, которые прививались от него, но после последней ревакцинации прошло много времени.
Длительный кашель
Нередко причиной длительного кашля бывают несколько последовательных вирусных инфекций. Ребенок не успевает выздороветь от одной инфекции и подхватывает другую. При этом кашель может продолжаться несколько недель и сильно пугать родителей, хотя причина его тривиальна.
Однако длительный кашель может быть связан с аллергией, в том числе с бронхиальной астмой, а также с коклюшем и другими болезнями дыхательных путей и ЛОР-органов (хронический кашель может быть даже из-за серных пробок в ушах!), поэтому в случае длительного кашля проконсультируйтесь с врачом.
Как лечить кашель?
У кашля может быть множество причин, и лечение в каждом случае разное. Покажите ребенка врачу, чтобы понять, с чем связан кашель и как помочь ребенку.
Если кашель сопровождается отделением мокроты (влажный, продуктивный кашель), для облегчения откашливания нужно стимулировать выделение мокроты. Давайте ребенку больше пить (например, можно давать яблочный сок или теплый куриный бульон, если разрешено по возрасту и если нет аллергии на эти продукты). Если воздух в детской спальне сухой, установите увлажнитель воздуха.
Если воздух в детской спальне сухой, установите увлажнитель воздуха.
Бороться с непродуктивным (сухим) кашлем можно, уменьшая раздражение верхних дыхательных путей. Чтобы смягчить кашель и успокоить дыхательные пути, давайте ребенку попить воды или яблочного сока, это помогает и при приступе кашля. Избегайте давать газированные напитки или напитки из цитрусовых, так как они могут вызвать раздражение воспаленных слизистых оболочек. Если ребенок переносит мед, попробуйте давать его. Детям старше 6 лет можно рассасывать леденцы от кашля. Если кашель мешает спать, ходить в детский сад и школу, обратитесь к врачу, он назначит противокашлевое средство.
При приступе кашля может помочь пар в ванной. Зайдите в ванную комнату, закройте дверь, включите горячий душ и подождите несколько минут. После того, как ванная наполнится паром, зайдите туда с ребенком, посидите минут 20. Попробуйте почитать книжку или поиграть с ребенком для того, чтобы он отвлекся.
Курить дома категорически воспрещается! Это способствует частым респираторным инфекциям у ребенка и отягощает их течение.
Лекарственные средства, такие как антибиотики и ингаляции с бронхорасширяющими, противовоспалительными и муколитическими препаратами назначаются только врачом и требуются далеко не в каждом случае.
Как расправиться с кашлем
фото с сайта oligaceban.wordpress.com
Кашель могут лечить все. Во всяком случае многие из нас в этом убеждены. Но все-таки, как же с болезнью расправляться по правилам? Советы и рекомендации дает кандидат медицинских наук, доцент кафедры клинической фармакологии и терапии БелМАПО Елена Давидовская.Если часто кашляешь, как узнать, хронический это кашель или нет?
— Острый кашель сопровождает само заболевание и длится, как правило, до трех недель, подострый затяжной может сохраняться в течение 4—8 недель, но если он задерживается дольше, то это хронический кашель, он может быть вызван разными причинами, объясняет специалист. Это, например, хроническое заболевание любого участка дыхательных путей, начиная от банального ринита и заканчивая бронхитами и специфическими заболеваниями, хронической обструктивной болезнью легких. Комплексное обследование у специалистов — отоларинголога, аллерголога, пульмонолога — поможет разобраться в причине кашля.
Комплексное обследование у специалистов — отоларинголога, аллерголога, пульмонолога — поможет разобраться в причине кашля.
Кашель — это благо или вред для организма человека?
— Кашель — это защитная реакция организма. Он может быть физиологическим — все мы кашляем за день 5—6 раз и не обращаем на это никакого внимания, точно так же как не слышим работу сердца, свое дыхание и т. д. Если же начинаем кашлять чаще и продолжительнее, то сразу замечаем это. Такой кашель является симптомом какого-либо заболевания и требует не только выяснения причин его возникновения, но и в ряде случаев специфического лечения.
Правда ли, что любой сухой кашель следует постараться сделать влажным, тогда больному человеку станет легче?
— Не всегда. Кашель может быть симптомом воспаления как верхних, так и нижних дыхательных путей. Например, при простуде с явлениями фарингита сухой кашель не требует “перевода во влажный”. В таких случаях использование муколитиков (то есть препаратов, разжижающих мокроту) не принесет облегчения.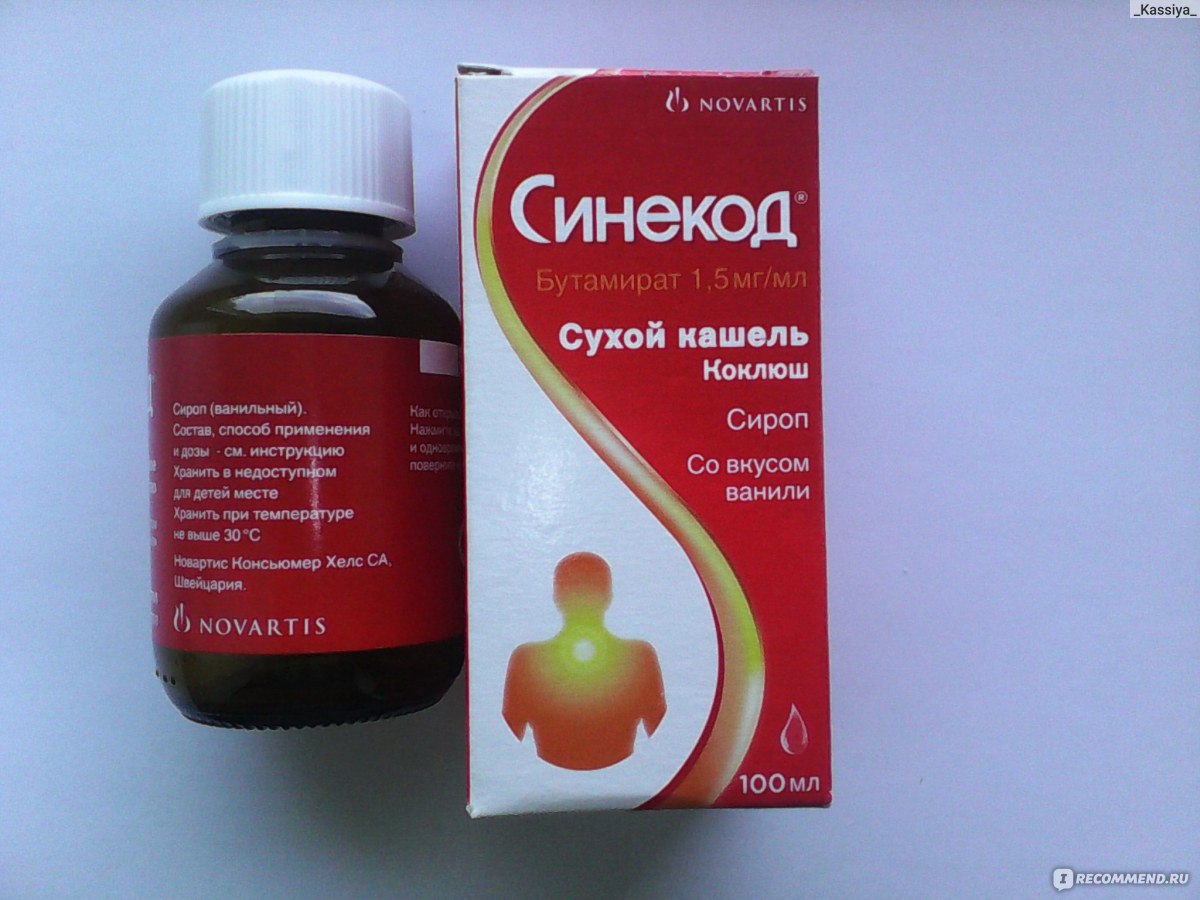 При воспалительных заболеваниях дыхательных путей, сопровождающихся образованием мокроты (синуситы, трахеобронхиты, пневмонии), действительно не обойтись без муколитических препаратов.
При воспалительных заболеваниях дыхательных путей, сопровождающихся образованием мокроты (синуситы, трахеобронхиты, пневмонии), действительно не обойтись без муколитических препаратов.
Многие спасаются от кашля с помощью горчичников и корня солодки. А нужно ли рисовать йодную сетку, насколько она эффективна?
— Йодная сетка — это простой старый способ для снятия легкого поверхностного воспаления. Хотя противовоспалительные свойства йода известны, не думаю, что он должен использоваться для борьбы с кашлем. Если вы часто простываете, необходимо заняться профилактикой болезни. В сезон подъема заболеваемости вирусными инфекциями обязательно после посещения общественных мест и транспорта промойте нос и слегка сбрызните носовые проходы слабым солевым раствором, чтобы очистить слизистую и создать благоприятные условия для работы всех защитных механизмов. Если заболели, инфекцию лучше не переносить на ногах, а переболеть короткое время, но дома, чем долго и в рабочем коллективе.
Важно!
Если заметили, что в последние годы вы стали болеть чаще, особенно в осенне-зимний и весенний период, стоит регулярно делать прививку от гриппа. Вакцина будет защищать от вируса и повышать неспецифический иммунитет. Только вакцинироваться следует тогда, когда вы здоровы. Сейчас сделать прививку еще не поздно, у вас выработается специфическая защита и на весь зимний период вы будете защищены от вируса гриппа.
Если при кашле человеку помогает корень солодки, значит, у него есть проблемы с откашливанием. Препараты, к числу которых относится и корень солодки, улучшают отхождение мокроты, дыхательные пути лучше очищаются, что препятствует присоединению бактериальной инфекции. В таких случаях хорош также дренажный массаж. Нужно лечь лицом вниз, подложив под живот подушку, а ваш помощник пусть легко поколачивает вас по спине, двигаясь снизу вверх. Это улучшит отхождение мокроты. Во время ОРВИ необходимо соблюдать питьевой режим, даже если нет высокой температуры, чтобы мокрота не становилась вязкой и ее было легче откашливать.
 Можно также прибегнуть и к фармакологическим препаратам — муколитикам, таким как амброксол, ацетилцистеин.
Можно также прибегнуть и к фармакологическим препаратам — муколитикам, таким как амброксол, ацетилцистеин.Какие народные средства наиболее эффективны при кашле?
— Народные средства — это не только грудные сборы, но и тепловые процедуры, например, когда парят ноги. Хороши также обычные паровые ингаляции с капелькой йода, если мокрота откашливается плохо, или просто вдыхание паров сваренного картофеля. Все это увлажняет глотку, тогда дыхание становится мягче.
Имейте в виду!
Можно использовать и различные травы, но лучше приобретать их в аптечной сети. Это гарантирует, что они собраны и заготовлены по всем правилам. Рекомендуются багульник, корень алтея, солодка и т. д. Использовать их можно только в том случае, если вы точно знаете, что у вас нет аллергических реакций на растительные препараты. В арсенале народной медицины присутствуют также прогревания и ингаляции с травяными сборами.
Если кашель длится больше месяца, это указывает на то, что есть какая-то другая причина.
 И ее следует найти.
И ее следует найти.Как быстро после ОРВИ проходит кашель?
— Кашель не всегда проходит в течение недели. Он может продолжаться и дольше. Это связано с тем, что кашлевые рецепторы — те, что расположены в верхней части дыхательных путей, — самые чувствительные. Мы вдохнули холодный воздух, посмеялись, поговорили, прошли быстрым шагом — поток воздуха увеличивается (это так называемая гипервентиляция), и может возникать кашель. После любой респираторной инфекции чувствительность этих рецепторов повышена. Кашель может “задержаться” на неделю-две после того, как уже спала температура, прошла боль в горле и т. д. В принципе, ничего страшного в этом нет — пройдет время, и организм сам восстановится.
Если кашель не мешает, не носит приступообразного характера, нужно время, чтобы он прошел. Если кашель сухой, приступообразный, возникает и днем, и ночью, тогда следует принимать противокашлевые препараты.
Правда ли, что если подавлять кашель, например, молоком с тмином, это может привести к пневмонии?
— Молоко с тмином кашель не остановит, хотя временное облегчение может наступить. Не разобравшись в причине, кашель подавлять не нужно. Если в результате воспалительного процесса в дыхательных путях образуется мокрота, а вы подавляете кашель, формируется ее застой. А это благоприятная среда для распространения бактериальной инфекции. В ротовой полости в норме живут микроорганизмы, которые особого вреда человеку не приносят. Когда же создаются особые предпосылки, например, острые респираторные заболевания, вязкая мокрота “забивает” дыхательные пути, что способствует возникновению дополнительной инфекции. В этом случае говорят, что инфекция спустилась вниз, понимая под этим развитие бронхитов и даже пневмоний. Необходимо создать оптимальные условия для очищения дыхательных путей от мокроты. Для этого используются муколитические (разжижающие мокроту) препараты и средства, обладающие отхаркивающим действием.
Не разобравшись в причине, кашель подавлять не нужно. Если в результате воспалительного процесса в дыхательных путях образуется мокрота, а вы подавляете кашель, формируется ее застой. А это благоприятная среда для распространения бактериальной инфекции. В ротовой полости в норме живут микроорганизмы, которые особого вреда человеку не приносят. Когда же создаются особые предпосылки, например, острые респираторные заболевания, вязкая мокрота “забивает” дыхательные пути, что способствует возникновению дополнительной инфекции. В этом случае говорят, что инфекция спустилась вниз, понимая под этим развитие бронхитов и даже пневмоний. Необходимо создать оптимальные условия для очищения дыхательных путей от мокроты. Для этого используются муколитические (разжижающие мокроту) препараты и средства, обладающие отхаркивающим действием.
Другая ситуация — на фоне фарингита человека мучает сухой кашель. Для борьбы с ним используются противокашлевые препараты. Нужно иметь в виду, что очень сухой воздух, который характерен для городских квартир после включения отопления, следует увлажнять. Можно использовать увлажнители воздуха или самим распылять воду. Это облегчит дыхание больного.
Можно использовать увлажнители воздуха или самим распылять воду. Это облегчит дыхание больного.
Если заядлого курильщика со стажем по утрам донимает кашель, о чем это говорит?
— Скорее всего, у него хронический бронхит, который сопровождается кашлем с отделением мокроты. Курение поддерживает этот процесс, а возможно, уже привело к формированию другого заболевания — хронической обструктивной болезни легких. Идеально, если человек бросит курить. Необходимо также обратиться к врачу-пульмонологу, чтобы пройти целенаправленное обследование, в том числе выполнить спирометрию.
Могут ли вызывать приступообразный кашель препараты, снижающие артериальное давление, например, эналаприл, конкор?
— Гипотензивные препараты определенной группы сами по себе могут вызывать приступообразный кашель. Этот симптом проявляется далеко не у всех — примерно у каждого четвертого. Группа лекарственных средств, к которым относится конкор, также может вызывать бронхоспазм, который в свою очередь также может проявляться кашлем или эпизодами затрудненного дыхания. Это нередко зависит от дозировок принимаемых лекарственных средств. Следует проконсультироваться с кардиологом о возможной коррекции гипотензивной терапии, а также выполнить спирометрическое исследование.
Это нередко зависит от дозировок принимаемых лекарственных средств. Следует проконсультироваться с кардиологом о возможной коррекции гипотензивной терапии, а также выполнить спирометрическое исследование.
Врачи негативно относятся к лечению банками. Почему?
— Нет доказательств, что банки обладают достаточным терапевтическим эффектом в лечении кашля и простуды. Этот способ активно использовался ранее в лечении бронхитов, пневмоний, однако сегодня в арсенале врача есть лекарственные препараты, которые доказали свою эффективность в серьезных и масштабных исследованиях.
Стоит выйти на улицу или переместиться с холода в теплое помещение, как возникают приступы кашля. О чем это говорит?
— Это классическая картина формирования хронического кашля, который “задержался” надолго после воспаления. Если в течение 7—10 дней не помогают противокашлевые препараты (бутамирата цитрат, глаувент, либексин и др.), необходимо пройти обследование у отоларинголога, аллерголога, пульмонолога с выполнением аллерготестов и исследованием функции внешнего дыхания (спирометрией) для уточнения природы кашля.
Запомните!
Если вас мучает сухой кашель, комфортную среду в доме быстро создадут развешенные в комнатах влажные простыни. Скорой помощью станут и комнатные электрофонтанчики. Они переливают воду, которая, испаряясь, увлажняет воздух, а заодно успокаивает нервную систему.
Может ли кашель появиться у ребенка из-за проблем в ротовой полости и глотке (фарингита, тонзиллита и др.)?
— Конечно. После перенесенного обычного фарингита кашель нередко носит остаточный характер. Может сохраняться неделями, а то и месяцами. Но, поскольку он мешает, врач должен назначить лечение.
Если ребенку поставлен диагноз “обструктивный кашель”, что это значит?
— Скорее всего, речь идет о так называемом обструктивном синдроме. Обструкция — это препятствие. Возникает такой кашель потому, что во время воспаления бронхи за счет отека становятся чуть уже. Например, вы порезали палец и заметили, что он отекает. Так же и при воспалении в бронхах — увеличивается их объем, появляется препятствие для прохождения воздуха. Это и есть та самая обструкция, которая исчезает вместе с воспалением. Кроме того, физиологически наш организм устроен так, что в норме ночью бронхи человека уже, чем днем, поэтому чаще может возникать ночной кашель. Если кашель влажный, с отделением мокроты, понадобятся муколитические (разжижающие мокроту) препараты, например, амброксол. В некоторых случаях применяются бронхорасширяющие лекарственные средства — для приема внутрь или ингаляционные. Но бывает и так, что кашель навязчивый, сухой, он мешает спать, усиливается после еды и вызывает рвоту. В таких случаях нужны противокашлевые препараты.
Так же и при воспалении в бронхах — увеличивается их объем, появляется препятствие для прохождения воздуха. Это и есть та самая обструкция, которая исчезает вместе с воспалением. Кроме того, физиологически наш организм устроен так, что в норме ночью бронхи человека уже, чем днем, поэтому чаще может возникать ночной кашель. Если кашель влажный, с отделением мокроты, понадобятся муколитические (разжижающие мокроту) препараты, например, амброксол. В некоторых случаях применяются бронхорасширяющие лекарственные средства — для приема внутрь или ингаляционные. Но бывает и так, что кашель навязчивый, сухой, он мешает спать, усиливается после еды и вызывает рвоту. В таких случаях нужны противокашлевые препараты.
Всякий ли кашель у ребенка нужно лечить? А может, все и так пройдет?
— Кашель — это защитный рефлекс. Он возникает тогда, когда в дыхательных путях появляется раздражение, вызванное не только воспалением, но и, например, вдыханием пыли, раздражающих паров и т. п. Кашель направлен на очищение дыхательных путей. Но бывает так, что он затягивается и приобретает патологический характер. Если ребенок кашляет на фоне ОРВИ и при откашливании мокроты ему становится легче, это хорошо. Пройдет воспаление — исчезнет кашель. Для лечения вирусного заболевания используются симптоматические препараты, то есть лечение выбирается в зависимости от проявлений болезни (например, при влажном кашле в комплексной терапии ОРВИ назначаются муколитики и/или отхаркивающие препараты). Но если это сухой кашель, который не приносит облегчения, если ребенок не спит ночью, у него возникает рвота, с таким кашлем нужно бороться, используя противокашлевые лекарственные средства. Такая ситуация волнует многих, поэтому напомню, что выбрать тот или иной вид терапии может только врач.
п. Кашель направлен на очищение дыхательных путей. Но бывает так, что он затягивается и приобретает патологический характер. Если ребенок кашляет на фоне ОРВИ и при откашливании мокроты ему становится легче, это хорошо. Пройдет воспаление — исчезнет кашель. Для лечения вирусного заболевания используются симптоматические препараты, то есть лечение выбирается в зависимости от проявлений болезни (например, при влажном кашле в комплексной терапии ОРВИ назначаются муколитики и/или отхаркивающие препараты). Но если это сухой кашель, который не приносит облегчения, если ребенок не спит ночью, у него возникает рвота, с таким кашлем нужно бороться, используя противокашлевые лекарственные средства. Такая ситуация волнует многих, поэтому напомню, что выбрать тот или иной вид терапии может только врач.
Если у ребенка начинается кашель, как быстро нужно начинать давать ему препараты и сиропы?
— Советую в первые сутки ничего не давать, потому что еще не понятно, какой это кашель. Очень важно не лечиться всем сразу. Ведь причины и характер кашля могут быть абсолютно разными. Ни в коем случае не следует сочетать подавляющие кашель (противокашлевые) и разжижающие мокроту лекарственные средства одновременно!
Очень важно не лечиться всем сразу. Ведь причины и характер кашля могут быть абсолютно разными. Ни в коем случае не следует сочетать подавляющие кашель (противокашлевые) и разжижающие мокроту лекарственные средства одновременно!
Препараты для лечения кашля бывают разные: подавляющие кашель — они используются тогда, когда кашель сухой и надсадный, а также разжижающие мокроту (амброксол, ацетилцистеин) и улучшающие ее отхождение при влажном кашле. Муколитики хорошо применять совместно с отхаркивающими препаратами. Часто длительный кашель может быть связан с патологией лор-органов и раздражением кашлевых рецепторов, а также из-за увеличенных у ребенка аденоидов может быть затруднено носовое дыхание. При воспалении, когда слизь стекает по задней поверхности глотки, особенно у детей во время сна, также возникает кашель.
Народный рецепт— Возьмите одну столовую ложку измельченных и высушенных листьев черной смородины и мать-и-мачехи в равной пропорции.
Добавьте шелуху от одной средней луковицы. Залейте все 1 литром крутого кипятка, дайте настояться. После остывания настой процедите. Принимайте по 1/2 стакана трижды в день спустя час после еды.
Не менее эффективны сосновые почки: 2 ст. л. почек на 200 мл кипятка, настой нужно выдержать на водяной бане 30 минут. После остывания вытяжку процедите, добавьте кипяченой воды до исходного объема. Принимайте по 1 ст. л. после еды трижды в день.
Свежий капустный сок с сахаром полезен как отхаркивающее средство при кашле и хрипоте. Хорошо действует отвар капусты с медом.
Мед с оливковым маслом: смешайте в равных пропорциях пчелиный мед и теплое оливковое масло. Давайте маленьким детям при кашле по 1 ч. л. 3—4 раза в день. Средство эффективно и при лечении коклюша.
Все рецепты применяйте только после консультации с врачом!
Хронический кашель | Симптомы, осложнения, диагностика и лечение
Хронический кашель – это кашель, который длится восемь или более недель у взрослых или четыре недели у детей. Хронический кашель – это не просто раздражение. Хронический кашель может нарушать сон. Тяжелые случаи хронического кашля могут вызывать рвоту, головокружение и даже переломы ребер. Хотя иногда бывает трудно определить проблему, вызвавшую хронический кашель, наиболее частыми причинами являются употребление табака, и астма. К счастью, хронический кашель обычно исчезает после лечения основной проблемы.
Хронический кашель – это не просто раздражение. Хронический кашель может нарушать сон. Тяжелые случаи хронического кашля могут вызывать рвоту, головокружение и даже переломы ребер. Хотя иногда бывает трудно определить проблему, вызвавшую хронический кашель, наиболее частыми причинами являются употребление табака, и астма. К счастью, хронический кашель обычно исчезает после лечения основной проблемы.
Хронический кашель может возникать с другими признаками и симптомами, которые могут включать:
- Заложенный нос
- Чувство жидкости, стекающей по задней части горла
- Частая очистка горла и боль в горле
- Охриплость
- Свистящее дыхание и одышка
- Изжога или кислый вкус во рту
- В редких случаях кашель с кровью
Случайный кашель нормален – он помогает очищать раздражители и выделения из легких и предотвращает инфекцию. Однако кашель, который сохраняется в течение нескольких недель, обычно является результатом медицинской проблемы. Во многих случаях задействовано несколько причин. Следующие причины, в одиночку или в сочетании, несут ответственность за большинство случаев хронического кашля:
Во многих случаях задействовано несколько причин. Следующие причины, в одиночку или в сочетании, несут ответственность за большинство случаев хронического кашля:
- Последствие использования капель для носа. Когда нос или пазухи производят дополнительную слизь, она может капать по задней стенке горла и рефлекторно вызывать кашель.
- Астма. Кашель, связанный с астмой, может приходить и уходить со сменой сезонов, появляться после инфекции верхних дыхательных путей или ухудшаться, когда вы подвергаетесь воздействию холодного воздуха или определенных химических веществ или ароматов.
- Гастроэзофагеальная рефлюксная болезнь. В этом общем состоянии желудочная кислота течет обратно в трубку, которая соединяет ваш желудок и горло (пищевод). Постоянное раздражение может привести к хроническому кашлю.
- Инфекции. Кашель может задерживаться после того, как другие симптомы пневмонии, гриппа, простуды или другой инфекции верхних дыхательных путей исчезли.
 Общей, но недооцененной причиной хронического кашля у взрослых является коклюш.
Общей, но недооцененной причиной хронического кашля у взрослых является коклюш. - Препараты артериального давления. Известно, что ингибиторы ангиотензинпревращающего фермента, которые обычно назначают для высокого кровяного давления и сердечной недостаточности, вызывают хронический кашель у некоторых людей.
- Хронический бронхит. Это давнее воспаление основных дыхательных путей (бронхов) может вызвать кашель, который вызывает цветную мокроту. Большинство людей с хроническим бронхитом являются текущими или бывшими курильщиками. Хронический бронхит, как правило, является частью спектра связанных с курением заболеваний легких, называемых хронической обструктивной болезнью легких.
Реже хронический кашель может быть вызван:
- Бронхоэктазы (поврежденные дыхательные пути)
- Бронхиолит
- Кистозный фиброз
- Ларингофарингеальный рефлюкс (желудочная кислота стекает в горло)
- Рак легких
- Неасфматический эозинофильный бронхит (воспаление дыхательных путей, не вызванное астмой)
Есл вы являетесь нынешним или бывшим курильщиком, то в вашем случае это – один из ведущих факторов риска развития хронического кашля. Частое воздействие пассивного курения также может привести к кашлю и повреждению легких. У женщин, как правило, более чувствительные кашлевые рефлексы, поэтому у них чаще развивается хронический кашель, чем у мужчин.
Частое воздействие пассивного курения также может привести к кашлю и повреждению легких. У женщин, как правило, более чувствительные кашлевые рефлексы, поэтому у них чаще развивается хронический кашель, чем у мужчин.
Кашель — грозный признак серьезного заболевания | Здоровая жизнь | Здоровье
Но, оказывается, не все так просто. Ведь этот симптом может говорить не только о простуде или ОРВИ, но и о многих других заболеваниях. Лечение каждого из них требует особого подхода.
Наш эксперт – врач-терапевт Илья Барабанов.
Если пациент жалуется на кашель, опытный доктор, прежде чем выписать ему таблетки и микстуры, проведет подробную беседу и выяснит всю подноготную этого симптома. Дело в том, что сильный кашель могут вызвать не только бактерии и вирусы, но и десяток других причин.
Разобраться непросто
Среди провокаторов хронического кашля могут быть, например, курение, туберкулез или рак бронхов и легких, бронхиальная астма, проблемы с желудком, некоторые сердечно-сосудистые заболевания и многое другое.
Иногда хронический кашель может являться побочным эффектом от приема некоторых лекарств. Этим свойством главным образом отличаются ингибиторы АПФ и бета-блокаторы, назначаемые при сердечных заболеваниях.
Медикам известен и так называемый идиопатический кашель, причину которого даже после активного обследования не удается установить. Обычно такой симптом наблюдается у женщин среднего возраста, у которых длительный сухой кашель начинается в период менопаузы, часто после перенесенного ОРВИ. Такой симптом, к сожалению, не лечится, остается лишь ограничиваться пожизненным применением противокашлевых препаратов.
Недуг подкрался незаметно
Но такая путаница характерна для длительного, хронического кашля. А с острым кашлем все обстоит более-менее понятно. Хотя и не так просто, как кажется на первый взгляд. И все же если на улице – сезон простуд, а хрипеть и кашлять больной стал внезапно, на фоне видимого благополучия, врач, скорее всего, заподозрит у него следующие заболевания.
ОРВИ или грипп
Признаки. Сухой кашель, переходящий во влажный. Мокрота бывает прозрачной (признак вирусной инфекции) или гнойной (что указывает на присоединение бактериальной инфекции). Другие признаки: повышенная температура тела, насморк, слабость, недомогание.
Что делать. С первых же часов болезни нужно использовать противовирусное лечение. При влажном кашле помогают муколитики (препараты, разжижающие мокроту и облегчающие ее отхождение).
Признаки. Наиболее часто возникает при ОРВИ как его осложнение. Резкое повышение температуры (до 38,5–39°), низкий грудной кашель с обильным выделением мокроты, общее недомогание. Обычно кашель усиливается ночью в положении лежа на спине. При обструктивном бронхите мучительный приступообразный кашель сопровождается затруднением дыхания, свистящими хрипами (спастический кашель).
Что делать. Лечение, главным образом, симптоматическое: снижение температуры, ингаляции, отхаркивающие средства. Важно принимать как можно больше жидкости – обильное питье предотвратит обезвоживание на фоне повышенной температуры, восстановит водный баланс, а также поможет разжижению и эффективному выведению мокроты.
Важно принимать как можно больше жидкости – обильное питье предотвратит обезвоживание на фоне повышенной температуры, восстановит водный баланс, а также поможет разжижению и эффективному выведению мокроты.
Для облегчения дыхания при бронхите помогут ингаляции (несколько раз в день). Для их приготовления берут по 1 ст. ложке лекарственных трав: листьев мать-и-мачехи, ромашки, шалфея, чабреца. Сырье заливают кипятком, закрывают крышкой. В настой добавляют 1 ч. ложку пищевой соды и несколько капель ментолового или эвкалиптового масла. Однако надо учитывать, что ингаляции с экстрактами лекарственных растений могут быть опасны для аллергиков.
При бактериальном бронхите могут понадобиться антибиотики. Но принимать их самостоятельно опасно – лучше позвать опытного врача. Ведь при вирусной или аллергической природе болезни эти лекарства не только бесполезны, но и вредны. Они назначаются только при присоединении бактериальной инфекции. Тип антибиотика, доза и способ применения также определяются лечащим врачом.
Острый фарингит, ларингит, ларинготрахеит
Признаки. При ларингите кашель мучительный, сухой, голос осипший. При фарингите – сильное першение, покалывание или боль в горле, которые заставляют больного откашливаться, чтобы избавиться от ощущения застрявшего в горле комка.
Что делать. Показаться лор-врачу, сделать ларингоскопию. Для лечения обычно нужны антибиотики.
Коклюш
Признаки. Развивается постепенно. Появляется спастический сухой кашель, интенсивность которого постоянно нарастает (вплоть до появления рвоты).
Что делать. Диагноз ставится на основании определения в крови высокого уровня антитоксических антител. Помогают антибиотики, разжижающие мокроту лекарства, свежий воздух.
Пневмония и плеврит
Признаки. Сильный кашель, характерный для бронхита, встречается при пневмонии довольно редко. Наиболее существенный признак, который напрямую указывает на воспаление легких, – это боль в груди и затрудненное дыхание, которое может даже доходить до удушья. При плеврите кашель сухой, преобладает колющая боль в грудной клетке, усиливающаяся при кашле и глубоком дыхании. Для крупозной пневмонии характерно внезапное начало с повышением температуры, озноб, боль в грудной клетке и ребрах при дыхании, мокрота ржавого цвета. При пневмонии, вызванной палочкой Фридлендера, выделения кирпичного оттенка или цвета смородинового желе. При инфекции, вызванной стафилококком, мокрота цвета лосося. Стрептококк дает гнойную мокроту, микоплазменные бактерии – густые кровянистые выделения.
При плеврите кашель сухой, преобладает колющая боль в грудной клетке, усиливающаяся при кашле и глубоком дыхании. Для крупозной пневмонии характерно внезапное начало с повышением температуры, озноб, боль в грудной клетке и ребрах при дыхании, мокрота ржавого цвета. При пневмонии, вызванной палочкой Фридлендера, выделения кирпичного оттенка или цвета смородинового желе. При инфекции, вызванной стафилококком, мокрота цвета лосося. Стрептококк дает гнойную мокроту, микоплазменные бактерии – густые кровянистые выделения.
Что делать. Основной метод диагностики – рентген легких, основной метод лечения – антибактериальная терапия. При атипичной пневмонии больным обычно выписывают антибиотики из разряда макролидов, фторхинолонов, тетрациклинов. При кокковой или гемофильной инфекции – антибиотики из группы цефалоспоринов и пенициллинов.
В сложных или запутанных случаях, когда этиология пневмонии не ясна, а течение болезни носит угрожающий жизни характер, назначается не один препарат, а несколько сразу. Комплексная терапия более эффективна, но и побочных эффектов от нее больше. Поэтому все-таки лучше обходиться одним правильно подобранным антибиотиком.
Комплексная терапия более эффективна, но и побочных эффектов от нее больше. Поэтому все-таки лучше обходиться одним правильно подобранным антибиотиком.
В среднем лечение занимает 7–10 дней. Но оценка его эффективности происходит на 3–4-е сутки. Если к этому моменту улучшения не будет, придется назначать другой антибиотик. К сожалению, в последнее время появилось много бактерий, устойчивых к действию антибиотиков, что делает эти лекарства малоэффективными. И поэтому, если эмпирически назначенное лекарство не помогает, нужно обязательно сдавать анализы (крови или мокроты) и выявлять истинного виновника заболевания.
Откашливание белой слизи: причины и лечение
Существует несколько потенциальных причин кашля с выделением белой слизи. Ниже мы приводим несколько примеров.
Астма
Астма — это состояние, которое вызывает острое воспаление дыхательных путей в легких. Факторы, которые обычно вызывают это воспаление, включают:
Человек, страдающий приступом астмы, может испытывать следующие симптомы:
Откашливание белой слизи не является непосредственной причиной для беспокойства. Однако откашливание большого количества слизи может привести к ухудшению симптомов астмы. Причина этого в том, что избыток слизи может закупоривать дыхательные пути, затрудняя дыхание человека.
Однако откашливание большого количества слизи может привести к ухудшению симптомов астмы. Причина этого в том, что избыток слизи может закупоривать дыхательные пути, затрудняя дыхание человека.
Лечение
После того, как врач поставит диагноз астмы, он, скорее всего, пропишет ингалятор для лечения астмы. Ингалятор обычно содержит бронходилататор — лекарство, которое помогает расслабить мышцы дыхательных путей. Это расслабление позволяет человеку легче дышать во время приступа астмы.
Домашние средства
Следующие домашние средства могут уменьшить тяжесть или частоту симптомов астмы:
- избегать раздражителей или аллергенов, таких как:
- принимать антигистаминные препараты, чтобы помочь контролировать аллергию
- пробовать методы релаксации, такие как медитация, йога или внимательность, чтобы уменьшить симптомы стресса
Инфекции верхних дыхательных путей
Инфекции верхних дыхательных путей (ИВДП), такие как простуда или грипп, могут вызывать кашель с выделением белой слизи. Эти инфекции возникают из-за вирусов.
Эти инфекции возникают из-за вирусов.
Симптомы ИВДП начинаются через 10–12 часов после заражения вирусом и могут длиться до 3 недель.
Простуда и грипп имеют несколько общих симптомов, в том числе:
Кроме того, грипп может вызывать жар и озноб.
Лечение
Вакцинация от гриппа снижает риск заболевания гриппом.
Если человек уже болен гриппом, его врач может назначить противовирусное лечение, чтобы сократить продолжительность симптомов гриппа и снизить риск осложнений.Противовирусные препараты наиболее эффективны, когда люди принимают их в течение 48 часов с момента появления симптомов.
Домашние средства
Простуда обычно проходит в течение 7–10 дней. Между тем, следующие безрецептурные лекарства могут помочь облегчить симптомы:
- Безрецептурные обезболивающие, такие как парацетамол и ибупрофен
- противоотечные средства для облегчения заложенности носа
- Безрецептурные лекарства от простуды, содержащие комбинацию болеутоляющие и противоотечные средства
Следует иметь в виду, что противоотечные средства не подходят для детей.
Бронхит
Бронхит — это медицинский термин, обозначающий инфекцию и воспаление бронхов в легких. Бронхи — это основные дыхательные пути, которые ведут из трахеи в легкие.
Большинство случаев острого бронхита являются вирусными и развиваются после ИВДП. Однако у людей может развиться бронхит после воздействия следующих раздражителей:
Симптомы бронхита включают:
- кашель с выделением прозрачной, белой или желтоватой слизи
- затрудненное дыхание
- хрипы
- боль в горле
- насморк
- лихорадка
Лечение
Врач может прописать стероиды или бета-2 агонисты, чтобы уменьшить воспаление дыхательных путей.Эти лекарства должны помочь человеку легче дышать.
Врачи могут также назначать кодеин для подавления приступов кашля. Однако кодеин вызывает сильную зависимость, и людям не следует принимать это лекарство дольше, чем рекомендует их врач.
Домашние средства
Безрецептурные средства для подавления кашля могут помочь снизить частоту или тяжесть приступов кашля. Пастилки для сосания также могут помочь облегчить болезненность горла, вызванную продолжительным кашлем.
Пастилки для сосания также могут помочь облегчить болезненность горла, вызванную продолжительным кашлем.
Следующие изменения в образе жизни также могут помочь уменьшить тяжесть и продолжительность симптомов бронхита:
- отказ от курения
- отказ от вредных веществ
- избегание воздействия известных раздражителей или аллергенов
- регулярные прививки от гриппа и пневмонии
обструктивная болезнь легких
Хроническая обструктивная болезнь легких (ХОБЛ) — это хроническое заболевание легких, при котором человеку трудно дышать.Состояние может включать одно или несколько из следующего:
- утолщение и воспаление дыхательных путей
- повреждение крошечных воздушных мешочков (альвеол), которые обмениваются кислородом и углекислым газом
- потеря эластичности в дыхательных путях и альвеолах
- перепроизводство слизи в дыхательных путях, которая может усугубить затрудненное дыхание.
У людей обычно развивается ХОБЛ после длительного воздействия раздражителей легких. Наиболее распространенным раздражителем легких в США является сигаретный дым.Однако длительное воздействие трубочного и сигарного дыма также может вызвать ХОБЛ.
Наиболее распространенным раздражителем легких в США является сигаретный дым.Однако длительное воздействие трубочного и сигарного дыма также может вызвать ХОБЛ.
Люди, которые регулярно подвергаются воздействию высоких уровней следующих веществ, также могут подвергаться повышенному риску развития ХОБЛ:
Некоторые возможные симптомы ХОБЛ включают:
- постоянный или продуктивный кашель
- одышку, особенно после физической активности
- хрипящий или свистящий звук при дыхании
- стеснение в груди
Лечение
Тип лечения ХОБЛ будет зависеть от тяжести заболевания.Возможные варианты лечения включают:
- Бронходилататоры: Лекарства, которые помогают дышать, расслабляя мышцы вокруг дыхательных путей.
- Стероиды: Лекарства, которые помогают дышать, уменьшая воспаление дыхательных путей.
- Легочная реабилитация: Программа, которая помогает людям управлять хроническими заболеваниями легких.
 Он может состоять из следующего:
Он может состоять из следующего: - Кислородная терапия: Доставка дополнительного кислорода в организм через маску или носовые канюли.Кислородная терапия помогает людям с ХОБЛ получать достаточно кислорода для нужд своего организма.
- Постоянное положительное давление в дыхательных путях (CPAP): Врачи также использовали CPAP для лечения легких случаев ХОБЛ. Положительное давление в дыхательных путях перекачивает воздух из небольшого прикроватного аппарата через трубку в маску, которая закрывает нос, рот или и то, и другое, пока человек спит.
Если у человека тяжелая форма ХОБЛ, его врач может порекомендовать операцию по удалению всего или части поврежденного легкого. Однако врач обычно рекомендует операцию только в том случае, если лекарства и изменение образа жизни не помогли с симптомами ХОБЛ.
Домашние средства
Лекарства от ХОБЛ нет. Тем не менее, люди могут предпринять следующие шаги, чтобы помочь справиться с симптомами дома:
- отказ от курения и отказ от пассивного курения
- получение регулярных прививок от гриппа и пневмонии
- выполнение легких упражнений для поддержания мышечной силы
- в соответствии с планом питания для поддержания умеренного веса
7 опасных состояний, начинающихся с кашля
Мы все время от времени кашляем. Иногда у нас просто першит горло, и особенно зимой мы кашляем из-за простуды и гриппа. Мы редко уделяем слишком много внимания кашлю, и обычно он проходит через несколько дней.
Иногда у нас просто першит горло, и особенно зимой мы кашляем из-за простуды и гриппа. Мы редко уделяем слишком много внимания кашлю, и обычно он проходит через несколько дней.
Но когда кашель — это не просто лягушка в горле или симптом простуды? При серьезных заболеваниях, таких как астма, туберкулез и хроническая обструктивная болезнь легких (ХОБЛ), кашель часто является первым признаком того, что что-то серьезно не так.
Благодаря интенсивным кампаниям по информированию общественности, многие люди знакомы с этими расстройствами, но, к сожалению, не все опасные состояния, связанные с кашлем, «на первый план».Вот семь опасных состояний, которые следует учитывать при кашле. Хотя некоторые из них встречаются редко, их стоит проверить.
1. Рак легкого
Мы знаем, что курение является большим фактором риска развития рака легких, но даже некурящие могут подвергаться риску. Согласно обзору Health34, рак легких начинается, когда в стенках бронхов растут аномальные клетки. Кашель может быть признаком рака и вызван внутрибронхиальным выступом опухоли.Это поражение может изменить характер звука при хроническом кашле на «медный» звук. Исследования, проведенные в Университете Шеффилд Халлам, показывают, что вам следует обратиться к врачу, если новый кашель не проходит более трех недель. На поздних стадиях заболевания люди могут кашлять с кровью, что является неотложным показателем того, что вам следует обратиться за медицинской помощью.
Кашель может быть признаком рака и вызван внутрибронхиальным выступом опухоли.Это поражение может изменить характер звука при хроническом кашле на «медный» звук. Исследования, проведенные в Университете Шеффилд Халлам, показывают, что вам следует обратиться к врачу, если новый кашель не проходит более трех недель. На поздних стадиях заболевания люди могут кашлять с кровью, что является неотложным показателем того, что вам следует обратиться за медицинской помощью.
2. Муковисцидоз
Муковисцидоз — это наследственное заболевание, характеризующееся аномально густой липкой слизью, которая препятствует правильной работе таких органов, как легкие и поджелудочная железа.По данным Фонда муковисцидоза, «слизь закупоривает дыхательные пути и улавливает бактерии, что приводит к инфекциям, обширному повреждению легких и, в конечном итоге, к дыхательной недостаточности». Густая мокрота (вещество, выделяющееся при кашле или прочистке горла), а также хронический кашель и хрипы являются признаками этого заболевания.
3. Ателектаз
Ателектаз возникает, когда одна или несколько областей ваших легких разрушаются или не надуваются должным образом. Это может быть связано с скоплением слизи в дыхательных путях, и кашель может принести некоторое облегчение.По данным Национального института сердца, легких и крови, кашель может быть более сильным, чем обычно, и это может быть индикатором состояния.
4. Застойная сердечная недостаточность
Некоторые состояния вызывают немедленный и заметный вред, но другие, такие как застойная сердечная недостаточность (ЗСН), обычно развиваются со временем. Сердца больных не могут эффективно перекачивать кровь и / или предотвращать накопление крови в легких. Ранним признаком заболевания является сухой отрывистый кашель, особенно в положении лежа.Обзор Health34 показывает, что нельзя игнорировать ЗСН, так как это может привести к сердечному приступу и, в конечном итоге, к смерти.
5. Саркоидоз
Саркоидоз — воспалительное заболевание, поражающее многие органы тела. Исследование, проведенное Фондом исследований саркоидоза, показало, что это вызывает повышенный иммунитет, «что означает, что иммунная система человека, которая обычно защищает организм от инфекций и болезней, чрезмерно реагирует и повреждает собственные ткани тела». Когда саркоидоз поражает легкие (также называемый фиброзом легких), воспаление может вызвать рубцевание легочной ткани, что приведет к снижению уровня кислорода.Постоянный сухой кашель и затрудненное дыхание — потенциальные признаки этого заболевания.
Исследование, проведенное Фондом исследований саркоидоза, показало, что это вызывает повышенный иммунитет, «что означает, что иммунная система человека, которая обычно защищает организм от инфекций и болезней, чрезмерно реагирует и повреждает собственные ткани тела». Когда саркоидоз поражает легкие (также называемый фиброзом легких), воспаление может вызвать рубцевание легочной ткани, что приведет к снижению уровня кислорода.Постоянный сухой кашель и затрудненное дыхание — потенциальные признаки этого заболевания.
6. Отек легких
Отек легких означает, что в легких имеется избыток жидкости. Жидкость скапливается в воздушных мешках, затрудняя дыхание. Исследование, проведенное в Университете Мэриленда, показало, что кашель с выделением мокроты с небольшими пузырьками может быть признаком отека легких. Если во время кашля у вас выделяется розовая пенистая мокрота, рекомендуется проконсультироваться с врачом.
7. Острый респираторный дистресс-синдром
ТОРС (тяжелый острый респираторный синдром) — заразное и иногда смертельное вирусное респираторное заболевание, согласно обзору Health34. Симптомы аналогичны симптомам других респираторных заболеваний, таких как грипп и пневмония. Болезнь передается при кашле, и хронический непрекращающийся кашель может быть признаком ОРВИ. Если вам сложно избавиться от кашля, обратитесь к врачу.
Симптомы аналогичны симптомам других респираторных заболеваний, таких как грипп и пневмония. Болезнь передается при кашле, и хронический непрекращающийся кашель может быть признаком ОРВИ. Если вам сложно избавиться от кашля, обратитесь к врачу.
Изображения предоставлены iStock .
Бронхиолит: симптомы, причины, диагностика, лечение
Бронхиолит — распространенная инфекция легких среди младенцев. Это может вызвать кашель, хрипы и затрудненное дыхание. Хотя в большинстве случаев можно лечить дома, это также основная причина, по которой младенцы попадают в больницу.
Взрослые тоже могут заболеть, но это очень редко и обычно связано с другими инфекциями или травмами.
Это происходит при инфицировании небольших дыхательных трубок в легких, называемых бронхиолами.Это приводит к закупорке трубок слизью, поэтому воздуху не хватает места для входа и выхода из легких.
Обычно поражает детей младше 2 лет зимой и ранней весной.
Симптомы
Первые признаки очень похожи на простуду. У вашего ребенка могут быть следующие симптомы:
Симптомы могут ухудшиться в течение следующих нескольких дней, включая учащенное дыхание. Если вы видите признаки того, что у вашего ребенка проблемы с дыханием, немедленно обратитесь к врачу или обратитесь за медицинской помощью, если на ваш звонок не ответили.В противном случае следует обратить внимание на другие вещи:
- Свистящее дыхание (высокий свистящий звук при выдохе)
- Учащенное дыхание (более 60 вдохов в минуту)
- Затрудненное дыхание и хрюканье
- Проблемы с питьем, сосанием , глотание
- Признаки обезвоживания, такие как сухость во рту, плач без слез, частое мочеиспускание
- Рвота
- Вялый или усталый вид
- Постоянный кашель
- Пауза в дыхании более 15 секунд (апноэ)
Позвоните в службу 911 и получите неотложную медицинскую помощь, если это произойдет:
- У вашего ребенка серьезные проблемы с дыханием.

- Они кажутся растерянными или вялыми.
- Их губы, кончики пальцев, уши, язык, кончик носа или внутренняя поверхность щеки имеют голубой оттенок.
Причины
Бронхиолит обычно вызывается вирусной инфекцией. Причиной может быть множество различных вирусов, в том числе грипп, но наиболее распространенным среди детей является так называемый респираторно-синцитиальный вирус, или RSV.
Вспышки этого вируса случаются каждую зиму, и у большинства детей он наблюдается к 3 годам.У них могут быть только легкие симптомы, но в тяжелых случаях это может вызвать бронхиолит или пневмонию.
Профилактика
Бронхиолит заразен. Вирусные инфекции распространяются воздушно-капельным путем, поэтому заразиться можно так же, как при простуде или гриппе.
Хотя вирусную инфекцию трудно остановить, вы можете снизить вероятность заражения ребенка, если:
- Держитесь подальше от других больных.
- Соблюдайте правила мытья рук.

- Дезинфицируйте поверхности, игрушки и предметы, к которым вы и ваши дети часто прикасаетесь.
- Избегайте курения дома, так как это может вызвать проблемы с дыханием.
- Запланируйте прививку от гриппа, которую рекомендуется делать всем старше 6 месяцев.
Детям в возрасте до 2 лет, у которых есть факторы риска РСВ (преждевременные роды, определенные типы сердечных заболеваний или хронические заболевания легких), можно сделать прививку паливизумаба (Synagis). Это лекарство защищает легкие от инфекции RSV.
Диагноз
Когда вы обратитесь к врачу, он спросит у вашего ребенка симптомы и историю болезни.Скорее всего, они проведут медицинский осмотр. Они могут использовать стетоскоп, чтобы послушать свое дыхание и подсчитать количество вдохов в минуту.
Врачи редко назначают рентген или анализы крови на бронхиолит. Но если симптомы у вашего ребенка тяжелые или неясно, что их вызывает, они могут пройти следующие тесты:
- Рентген грудной клетки: это делается для выявления возможных признаков пневмонии.

- Анализы крови: кровь берется для проверки количества лейкоцитов (это клетки, которые борются с инфекцией).
- Пульсоксиметрия: к пальцу руки или ноги ребенка прикрепляется датчик для измерения количества кислорода в крови.
- Носоглоточный мазок: Ваш врач вставит мазок в нос, чтобы взять образец слизи, который будет проверен на вирусы.
Лечение
Лечения нет. Обычно инфекция проходит через 2–3 недели. Антибиотики и лекарства от простуды не эффективны при его лечении.
Продолжение
Большинство детей с бронхиолитами можно лечить дома.Там вы должны посмотреть, не ухудшатся ли симптомы у вашего ребенка или у него проблемы с дыханием.
Ваш врач может порекомендовать следующие домашние процедуры:
- Дайте им много жидкости.
- Используйте капли для носа или спреи от насморка.
- Используйте шприц с грушей — домашний метод удаления слизи из носа.
- Подоприте им голову дополнительной подушкой (но не делайте этого, если им меньше года).

Продолжение
Около 3% детей с бронхиолитом нуждаются в госпитализации.Если ваш ребенок это делает, лечение может включать:
- Жидкость и питание, вводимые через трубку в вену (IV)
- Кислородная терапия, чтобы помочь вашему ребенку дышать
- Отсасывание из носа и рта для удаления слизи
Как правило, большинство детей чувствуют себя лучше и могут вернуться домой примерно через 2–5 дней. Если случай вашего ребенка более тяжелый и ему нужна машина, чтобы помочь ему дышать, это может означать более длительное пребывание — от 4 до 8 дней.
Симптомы и лечение бронхоэктаза — Болезни и состояния
Поражение легких, связанное с бронхоэктазами, необратимо, но лечение может помочь предотвратить ухудшение состояния.
В большинстве случаев лечение включает комбинацию лекарств, упражнений, которым вы можете научиться, и устройств, которые помогают очистить дыхательные пути. Операция по поводу бронхоэктазов проводится редко.
Есть ряд вещей, которые вы можете сделать, чтобы облегчить симптомы бронхоэктаза и остановить ухудшение состояния, в том числе:
Упражнения
Существует ряд упражнений, известных как методы очистки дыхательных путей, которые могут помочь удалить слизь из легких. Это часто может помочь уменьшить кашель и одышку у людей с бронхоэктазами.
Вас могут направить к физиотерапевту, который научит вас этим техникам.
Активный цикл дыхательных техник (АКВТ)
Наиболее широко используемая техника в Великобритании называется методиками активного цикла дыхания (ACBT).
ACBT включает в себя повторение цикла, состоящего из нескольких различных шагов. К ним относятся период нормального дыхания с последующими глубокими вдохами для разжижения слизи и ее ускорения; затем вы откашляете слизь. Затем цикл повторяется от 20 до 30 минут.
Не пытайтесь выполнить ACBT, если вас не обучил этим действиям физиотерапевт, прошедший соответствующую подготовку, поскольку неправильное выполнение техник может повредить ваши легкие.
Если в остальном у вас хорошее здоровье, вам, вероятно, потребуется выполнять ACBT только один или два раза в день. Если у вас развилась легочная инфекция, вам может потребоваться более частое выполнение АКБТ.
Постуральный дренаж
Изменение положения также может облегчить удаление слизи из легких.Это известно как постуральный дренаж.
Каждая техника может включать в себя несколько сложных шагов, но большинство техник подразумевает, что вы наклоняетесь или ложитесь, в то время как физиотерапевт или опекун руками вибрируют определенные участки ваших легких, когда вы выполняете серию «пыхтения» и кашля.
Устройства
Существует также ряд портативных устройств, которые могут помочь удалить слизь из легких.
Хотя эти устройства выглядят по-разному, большинство из них работает одинаково.Как правило, они используют комбинацию вибрации и давления воздуха, чтобы облегчить откашливание слизи.
Примеры этих устройств: флаттер, корнет RC и Acapella.
Однако эти устройства не всегда доступны в NHS, поэтому вам, возможно, придется заплатить за них самостоятельно. Обычно они стоят от 45 до 60 фунтов стерлингов.
Лекарство
В некоторых случаях могут быть прописаны лекарства, облегчающие дыхание или очищающие легкие. Это обсуждается ниже.
Лекарства в небулайзере
Иногда могут быть рекомендованы лекарства, вдыхаемые через небулайзер, чтобы облегчить вам очистку легких.
Небулайзеры— это устройства, состоящие из лицевой маски или мундштука, камеры для превращения лекарства в мелкий туман и компрессора для закачки лекарства в легкие.
С помощью небулайзера можно вводить ряд различных лекарств, включая растворы соленой воды. Эти лекарства помогают уменьшить толщину мокроты, чтобы ее было легче откашлять.При необходимости можно использовать небулайзеры для введения антибиотиков (см. Ниже).
Однако, хотя лекарства, используемые с небулайзером, могут быть предоставлены по рецепту, само небулайзерное устройство не всегда доступно в NHS. В некоторых регионах местная респираторная служба может предоставить устройство бесплатно, но если это невозможно, вам, возможно, придется заплатить за устройство.
В некоторых регионах местная респираторная служба может предоставить устройство бесплатно, но если это невозможно, вам, возможно, придется заплатить за устройство.
Бронходилататоры
Если у вас особенно серьезное обострение симптомов, вам могут быть прописаны бронходилатирующие препараты на краткосрочной основе.
Бронходилататоры — это препараты для ингаляций, которые помогают облегчить дыхание, расслабляя мышцы легких. Примеры этого типа лекарств включают бета2-адренергические агонисты, холинолитики и теофиллин.
Антибиотики
Если вы испытываете ухудшение симптомов из-за бактериальной инфекции (известное как «инфекционное обострение»), вам нужно будет лечить антибиотиками.
Будет взят образец мокроты, чтобы определить, какой тип бактерий вызывает инфекцию, хотя сначала вас будут лечить антибиотиком, который, как известно, эффективен против ряда различных бактерий (антибиотик широкого спектра действия), потому что он может принимать несколько дней на получение результатов теста.
В зависимости от результатов анализа вам могут назначить другой антибиотик или, в некоторых случаях, комбинацию антибиотиков, которая, как известно, эффективна против конкретных бактерий, вызывающих инфекцию.
Если вы достаточно хорошо себя чувствуете, чтобы лечиться дома, вам, вероятно, будут прописаны две-три таблетки антибиотика в день в течение 10-14 дней. Важно закончить курс, даже если вы почувствуете себя лучше, так как преждевременное прекращение курса может привести к быстрому рецидиву инфекции.
Если ваши симптомы более серьезны (подробное описание см. В симптомах бронхоэктаза), возможно, вам придется госпитализировать и лечить с помощью инъекций антибиотиков.
Профилактическое лечение
Если у вас три или более инфекционных обострения в течение одного года, или если ваши симптомы во время инфекционного обострения были особенно серьезными, вам может быть рекомендован длительный прием антибиотиков. Это может помочь предотвратить дальнейшие инфекции и дать вашим легким шанс выздороветь.
Это может включать прием таблеток антибиотиков с низкими дозами, чтобы минимизировать риск побочных эффектов, или использование небулайзера с антибиотиками (дополнительную информацию о небулайзерах см. Выше).
Использование антибиотиков подобным образом увеличивает риск того, что один или несколько типов бактерий разовьют устойчивость к антибиотику. Поэтому вас могут попросить регулярно сдавать образцы мокроты для проверки на сопротивление. Если у бактерий есть признаки развития резистентности, возможно, вам потребуется заменить антибиотик.
Хирургия
Операция обычно рекомендуется только тогда, когда бронхоэктатическая болезнь поражает только один участок легкого, ваши симптомы не поддаются лечению и у вас нет основного заболевания, которое могло бы вызвать рецидив бронхоэктазов.
Легкие состоят из частей, известных как доли: левое легкое состоит из двух долей, а правое легкое — из трех долей. Операция по поводу очагового бронхоэктаза обычно включает удаление доли, пораженной бронхоэктазией, с помощью операции, известной как лобэктомия.
Хирургия не будет использоваться, если поражено более одной доли, так как слишком опасно удалять такое количество легочной ткани.
5 страшных причин, по которым вы можете так сильно кашлять
Эта статья написана Халли Левин и предоставлена нашими партнерами по адресу Prevention.
Ах, хронический кашель. Это причина номер один, по которой люди посещают кабинет врача, и в большинстве случаев причина доброкачественная или легко поддается лечению (например, бронхит, аллергия, астма или даже ГЭРБ). Однако время от времени тянущий кашель вместо этого указывает на потенциально опасное для жизни состояние, говорит Раджа М. Флорес, доктор медицинских наук, председатель отделения торакальной хирургии и профессор Стивена и Энн Эймс по торакальной хирургии в Медицинской школе Икана. в больнице Mount Sinai в Нью-Йорке.У вас кашель, который длился более двух недель? Проверьтесь. Это может оказаться несерьезным, но в худшем случае вы можете получить один из этих страшных диагнозов. (Исцелите все свое тело с помощью 12-дневного плана питания Родейла для общего здоровья!)
(Исцелите все свое тело с помощью 12-дневного плана питания Родейла для общего здоровья!)
Коклюш (коклюш)
Shutterstock
Да, мы серьезно. По данным исследования Университета Эмори, опубликованного в JAMA в прошлом году, хотя это заболевание было в основном искоренено после внедрения вакцин в 1940-х годах, сейчас оно повторяется, во многом благодаря людям, отказывающимся от вакцинации.В 2012 году в CDC было зарегистрировано 48 277 случаев коклюша — это самый высокий показатель с 1955 года, и 20 человек умерли от него.
Будьте осторожны, если …
У вас сильный отрывистый кашель, который заканчивается кричащим звуком при вдохе. Вначале болезнь начинается с симптомов простуды, таких как насморк, легкий кашель и лихорадка через неделю или две появится характерный кашель, иногда настолько сильный, что вас рвет во время или после приступов кашля. Если вы думаете, что у вас это заболевание, немедленно обратитесь за медицинской помощью: отсутствие лечения коклюша может привести к пневмонии.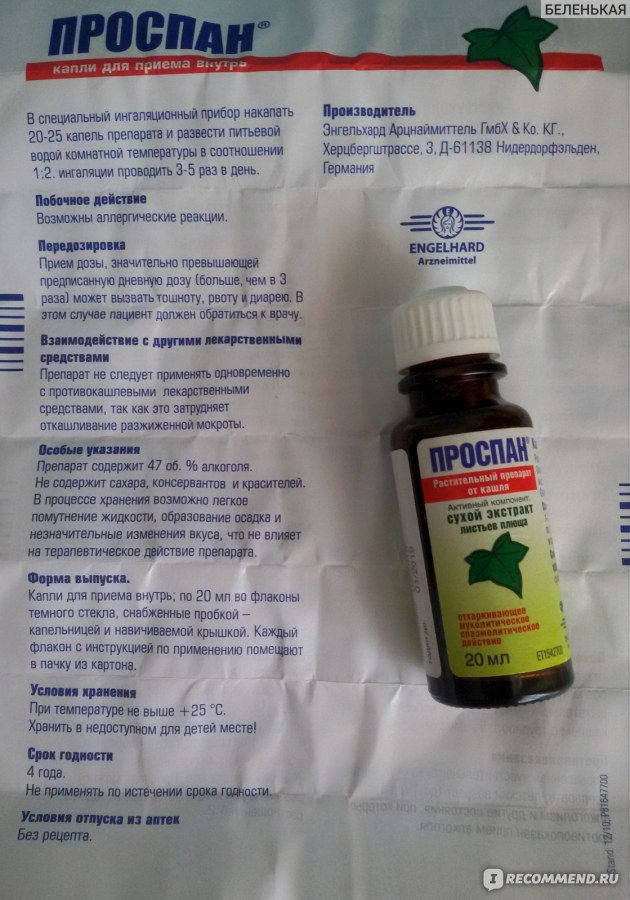 Коклюш диагностируется с помощью анализов крови и рентгеновского снимка грудной клетки и лечится антибиотиками.
Коклюш диагностируется с помощью анализов крови и рентгеновского снимка грудной клетки и лечится антибиотиками.
СВЯЗАННЫЕ: 10 самых болезненных состояний
Рак легкого
Shutterstock
Согласно исследованию, опубликованному в журнале Chest, у шестидесяти пяти процентов людей с раком легких на момент постановки диагноза наблюдается хронический кашель. «Часто это единственный симптом», — говорит Флорес. Не поддавайтесь ложному чувству безопасности, если вы никогда не курили: исследования показывают, что до 28 процентов случаев рака легких происходит у людей, которые никогда не прикасались к сигарете.
Будьте осторожны, если …
Ваш кашель длится более двух недель, особенно если он сопровождается кровянистой слизью или слизью ржавого цвета, охриплостью, болью при глотании и болью в груди. «Не стоит паниковать — иногда это связано с чем-то столь же излечимым, как астма у взрослых», — говорит Флорес. «Но это всегда нужно проверять, в идеале с помощью сканирования кошек с низкой дозой, поскольку рентген может пропустить опухоли». (Убедитесь, что вы знаете эти 8 неожиданных признаков рака легких.)
«Но это всегда нужно проверять, в идеале с помощью сканирования кошек с низкой дозой, поскольку рентген может пропустить опухоли». (Убедитесь, что вы знаете эти 8 неожиданных признаков рака легких.)
Мы спросили горячего доктора, как лечить головную боль без лекарств.Вот что он сказал:
Взаимодействие с другими людьмиПневмония
Shutterstock
Основным симптомом так называемой ходячей пневмонии — помимо ощущения, которое невозможно вытереть — является постоянный сухой кашель, который имеет тенденцию ухудшаться ночью. «Люди часто пытаются лечить себя лекарствами от кашля, отпускаемыми без рецепта, которые могут ухудшить ваше состояние, потому что они не позволяют вашему телу расслабляться и выводить слизь и жидкость из легких», — говорит Флорес.
Обеспокоитесь, если …
У вас кашель и другие симптомы простуды, которые не исчезнут через 10 дней. Обратитесь к врачу раньше, если у вас проблемы с дыханием, боли в груди, температура выше 102 ° F и / или кашель зеленого, желтого или с оттенком крови гноя. Ваш врач послушает ваши легкие с помощью стетоскопа, чтобы проверить наличие подозрительных потрескивающих звуков; если он их услышит, вам, вероятно, понадобятся анализы крови, рентген грудной клетки и, в некоторых случаях, компьютерная томография.Лечение — курс антибиотиков; большинство людей начинают чувствовать себя лучше в течение нескольких дней.
Ваш врач послушает ваши легкие с помощью стетоскопа, чтобы проверить наличие подозрительных потрескивающих звуков; если он их услышит, вам, вероятно, понадобятся анализы крови, рентген грудной клетки и, в некоторых случаях, компьютерная томография.Лечение — курс антибиотиков; большинство людей начинают чувствовать себя лучше в течение нескольких дней.
СВЯЗАННЫЕ: 7 удивительных вещей, которые говорят о вас первые месячные
ХОБЛ
Shutterstock
Более 7 миллионов американских женщин живут с хронической обструктивной болезнью легких (ХОБЛ), заболеванием легких, которое вызывает проблемы с дыханием. (Есть два вида: хронический бронхит или воспаление бронхов и эмфизема — состояние, при котором разрушаются мельчайшие дыхательные пути в конце легких.Заболеваемость ХОБЛ, которая часто является следствием курения, за последние три десятилетия увеличилась в четыре раза. По данным Американской ассоциации легких, с 2000 года от этого заболевания умерло больше американских женщин, чем мужчин.
Будьте осторожны, если …
Вы курильщик или бывший курильщик, у которого также есть хронический отрывной кашель, который выделяет много слизи, особенно по утрам. Вы также можете испытывать одышку, хрипы и стеснение в груди. Не откладывайте, если вы видите подозрительные симптомы: исследования показывают, что чем раньше вы поставите диагноз и начнете лечение (в основном, лекарства, отпускаемые по рецепту, например, бронходилататоры), тем лучше ваш прогноз.И бросить курить — необходимость.
СВЯЗАННЫЙ: Что именно есть, если у вас простуда или грипп
Туберкулез
Shutterstock
Туберкулез (ТБ), заболевание, вызываемое бактериями, известными как Mycobacterium tuberculosis, относительно редко встречается в Соединенных Штатах — по данным CDC, в 2015 году в этой стране было зарегистрировано менее 10 000 случаев по сравнению с более чем 10 миллионами во всем мире. Ваш риск возрастает, если у вас ослабленная иммунная система (например, из-за прогрессирующего диабета, ВИЧ или рака) и / или вы провели время в зонах повышенного риска, таких как Африка или некоторые части Восточной Европы. (Ешьте эти энергетические продукты, чтобы повысить свой иммунитет.)
(Ешьте эти энергетические продукты, чтобы повысить свой иммунитет.)
Будьте осторожны, если …
Ваш кашель длится более трех недель и сопровождается болью в груди, потерей веса, усталостью, лихорадкой и ночным потоотделением и / или кашлем с кровью. Без лечения туберкулез может быть смертельным; он может распространяться по всему телу, повреждая позвоночник, суставы, мозг и даже сердце. Это диагностируется с помощью анализа кожи или крови; лечение — антибиотики.
Этот контент создается и поддерживается третьей стороной и импортируется на эту страницу, чтобы помочь пользователям указать свои адреса электронной почты. Вы можете найти дополнительную информацию об этом и подобном контенте на сайте piano.io.
Почему я постоянно кашляю слизью по ночам | Муцинекс®
Вы находитесь посреди спокойной дремоты, когда вас разбудили эти надоедливые взломы. Вы не можете не задаться вопросом, почему именно сейчас? Откашливать слизь — неприятное занятие в любое время, но особенно неприятно, когда он мешает выспаться.Если вы узнаете больше о причинах ночного кашля и способах устранения симптомов, это поможет исправить эти нарушения.
Вы не можете не задаться вопросом, почему именно сейчас? Откашливать слизь — неприятное занятие в любое время, но особенно неприятно, когда он мешает выспаться.Если вы узнаете больше о причинах ночного кашля и способах устранения симптомов, это поможет исправить эти нарушения.
Основная причина, по которой вы чаще кашляете по ночам, — это базовые знания по естественным наукам: закон гравитации. Когда вы ложитесь, слизь естественным образом начинает скапливаться в горле исключительно из-за вашего положения. Это приводит к срабатыванию кашлевого рефлекса как средства вывода слизи.
Частый кислотный рефлюкс, также известный как ГЭРБ или гастроэзофагеальная рефлюксная болезнь, является обычным явлением, от которого страдают до семи процентов населения.Кислота из желудка возвращается в пищевод, вызывая кашель и другие симптомы, такие как изжога, неприятный запах изо рта и хроническая боль в горле. У большинства людей с ГЭРБ эти симптомы усиливаются во время сна или при попытке уснуть. Лежание после еды — одна из возможных причин, особенно если вы ели продукты, которые могут вызвать обострение, например острые или кислые продукты
Лежание после еды — одна из возможных причин, особенно если вы ели продукты, которые могут вызвать обострение, например острые или кислые продукты
Воздух, которым вы дышите ночью, также может усилить влажный кашель. Это связано с тем, что сухая среда может усугубить и без того раздраженное горло и нос и предотвратить разжижение слизи.Когда слизь собирается в горле, вместо того, чтобы двигаться свободно, она может начать закупоривать дыхательные пути, вызывая кашель. Эти проблемы особенно распространены в зимние месяцы, особенно если вы живете в более прохладном климате.
Хотя мгновенного решения проблемы кашля со слизью в ночное время не существует, вы можете предпринять шаги, чтобы улучшить свои симптомы.
- Используйте дополнительную подушку. Немного приподняв голову и шею, вы нейтрализуете гравитационное притяжение, которое позволяет слизи скапливаться в горле.
- Не ешьте прямо перед сном, если вы склонны к кислотному рефлюксу.Это особенно верно в отношении обильных порций или продуктов, которые вызывают у вас симптомы.

- Примите душ перед сном. Теплый туман помогает облегчить симптомы слизи и кашля, создавая более влажную среду.
- Используйте увлажнитель воздуха. Вы также можете увлажнить вдыхаемый воздух с помощью увлажнителя, который выпускает пар. Для достижения наилучших результатов и безопасности следуйте инструкциям по использованию продукта и содержите устройство в чистоте.
- Примите отхаркивающее средство. Mucinex ® DM может помочь, разжижая и разжижая слизь, сводя к минимуму заложенность грудной клетки и позывы к кашлю на срок до 12 часов.
- Оставайтесь хорошо увлажненными. Питьевая вода и другие жидкости, такие как бульон или травяной чай без кофеина, могут помочь уменьшить сухость, которая может способствовать ночному кашлю.
- Если ваши симптомы не улучшаются в течение недели или внезапно ухудшаются, обратитесь к врачу.
Симптомы и причины аппендицита
Каковы симптомы аппендицита?
Самый частый симптом аппендицита — боль в животе.
Если у вас аппендицит, чаще всего вы испытываете боль в животе от
- начинается около вашего пупка, а затем движется ниже и вправо
- становится хуже за считанные часы
- становится хуже, когда вы двигаетесь, делаете глубокий вдох, кашляете или чихаете
- — серьезное заболевание, которое часто описывается как отличное от любой боли, которую вы испытывали до
- возникает внезапно и может даже разбудить вас, если вы спите
- возникает раньше других симптомов
Другие симптомы аппендицита могут включать
- потеря аппетита
- тошнота
- рвота
- Запор или диарея
- Невозможность пропускать газ
- субфебрильная температура
- опухоль в брюшной полости
- ощущение, что испражнение облегчит дискомфорт
Симптомы могут быть разными для каждого человека и могут выглядеть как следующие состояния, которые также вызывают боль в животе:
Что вызывает аппендицит?
Аппендицит может иметь несколько причин, и во многих случаях причина неясна. Возможные причины включают:
Возможные причины включают:
- Закупорка проема внутри аппендикса
- Увеличенная ткань в стенке аппендикса, вызванная инфекцией желудочно-кишечного тракта (ЖКТ) или где-либо еще в вашем теле
- Воспалительное заболевание кишечника
- Стул, паразиты или новообразования, которые могут закупорить просвет аппендикса
- Травма живота
Когда мне следует обращаться за помощью к врачу?
Аппендицит — это неотложная медицинская помощь, требующая немедленной помощи.Обратитесь к врачу или сразу же обратитесь в отделение неотложной помощи, если вы считаете, что у вас или у ребенка аппендицит. Врач может помочь вылечить аппендицит и уменьшить симптомы и вероятность осложнений.
Этот контент предоставляется как услуга Национального института диабета, болезней органов пищеварения и почек.
(NIDDK), часть Национального института здоровья. NIDDK переводит и распространяет результаты исследований, чтобы расширить знания и понимание о здоровье и болезнях среди пациентов, медицинских работников и общественности.



 Добавьте шелуху от одной средней луковицы. Залейте все 1 литром крутого кипятка, дайте настояться. После остывания настой процедите. Принимайте по 1/2 стакана трижды в день спустя час после еды.
Добавьте шелуху от одной средней луковицы. Залейте все 1 литром крутого кипятка, дайте настояться. После остывания настой процедите. Принимайте по 1/2 стакана трижды в день спустя час после еды. Общей, но недооцененной причиной хронического кашля у взрослых является коклюш.
Общей, но недооцененной причиной хронического кашля у взрослых является коклюш. Он может состоять из следующего:
Он может состоять из следующего:


