Белые комочки на гландах
В норме слизистая оболочка горла имеет равномерный розовый оттенок. На ней нет налета или покраснений, поэтому любые изменения или образования на миндалинах и стенках горла свидетельствуют о каком – либо патологическом процессе, лечить который нужно без промедления и только по рекомендации ЛОРа.
Частым отклонением являются белые комочки на гландах, которые можно заметить невооруженным глазом. Причин появления таких образований – несколько, поэтому очень важно их распознать и провести соответствующие лечебные мероприятия.
Причины
По своей природе такие белые комочки на гландах появляются, когда в лакунах накапливаются остатки пищи, погибшие бактерии, грибки или вирусы, ороговевшие клетки. Такие образования имеют плотную структуру, разные размеры, часто становятся источником болезни, провоцируя развитие ангины, тонзиллита или фарингита. Врачи в области отоларингологии выделяют несколько основных причин, которые могут повлечь за собой образование белого налета на гландах:
- Частые простуды.

- Вредные привычки.
- Хронический тонзиллит.
- Общее переохлаждение организма.
- Употребление холодных напитков.
- Лакунарная или фолликулярная ангина.
- Неблагоприятная экологическая обстановка.
Белые шарики и налет на гландах присутствует и при дифтерии, скарлатине или грибковой ангине, ispovedi.com но такие болезни имеют выраженную и характерную симптоматику, которая поможет врачу распознать болезнь, назначить необходимое лечение.
Симптомы
Белые пробки на гландах при небольших размерах и отсутствии выраженного воспаления не вызывают никакого дискомфорта, но когда они увеличиваются в размерах или причиной их появления выступает острый или хронический тонзиллит, ангина или дифтерия, симптоматика проявляется остро, сопровождается:
- Увеличением лимфоузлов.
- Болью в горле, першением.
- Болями в суставах и мышцах.
- Повышением температуры тела.
- Неприятным гнилостным запахом со рта.

- Отсутствием аппетита и повышенной утомляемостью.
Все вышеперечисленные симптомы являются признаком заболевания, определить которое должен врач. Не стоит медлить с лечением, поскольку большая часть заболеваний горла может вызывать тяжелые и необратимые осложнения, поражать внутренние органы и системы.
Лечение и профилактика
При обнаружении белых шариков на миндалинах не нужно пытаться избавиться от них самостоятельно. Запрещается выдавливать пробки или удалять их твердыми предметами. Такие процедуры приведут к повреждению слизистой оболочки, проникновению гнойных масс вглубь тканей, развитию сепсиса или других тяжелых осложнений. Поэтому заниматься лечением должен только врач. Специалист проведет осмотр, назначит ряд анализов, ispovedi.com определит причину и подберет наиболее эффективное лечение.
Терапия по удалению белых комочков на гландах будет состоять из следующих методов:
- Прием витаминов.
- Физиотерапевтические процедуры.

- Приема антибиотиков широкого спектра действия.
- Местные антисептики в таблетках или аэрозолях.
- Промывание гланд антисептическими и противомикробными растворами.
При необходимости врач назначает и другие методы лечения, в частности промывание лакун специальным шприцем и раствором. Процедуру проводит врач, используя для этого необходимые антисептики и антибактериальные препараты. Курс состоит из 10 промываний.
Если после нескольких удалений пробок они появляются заново, врач может посоветовать удалить гланды, которые уже не выполняют свою защитную функцию, а сами являются источником инфекции. Чтобы снизить риск появления пробок в горле нужно следить за своим здоровьем, регулярно повышать иммунитет, не пренебрегать врачебными наблюдениями и не заниматься самолечением.
Похожие истории из жизни:
Белые комочки изо рта с неприятным запахом
- Опубликовал(а): Лайма Янсонс
Чаще всего образования белого цвета на миндалинах возникают у больных хроническим тонзиллитом.
Они состоят из отслаиваемых клеток, бактерий и продуктов их жизнедеятельности. Имеют очень неприятный запах.
Обычно их не замечают, когда они находятся на гландах, и только при их отделении и выпадении изо рта, обращают внимание на неприятно пахнущие белые комочки, которые всегда говорят о наличии воспалительного процесса в ротовой полости.
Интересно знать! Некоторые люди ошибочно предполагают, что белые комочки на деснах — кусочки пищи, которые там застряли, прогнили и поэтому начали издавать неприятный запах.
Хронический тонзиллит — это воспаление глоточных миндалин, которое носит постоянный характер. К факторам, провоцирующим его появление, относят:
- Частые заболевания острыми респираторными инфекциями: гриппом, парагриппом, мононуклеозом, риновирусом, аденовирусом.
- Переохлаждение организма, регулярное употребление в пищу холодных продуктов и напитков.

- Переутомление.
- Постоянные стрессы.
- Неблагоприятные условия жизни и труда: плохая экология, работа на вредном производстве.
- Сниженный иммунитета.
Помимо хронического тонзиллита, белый налет в горле может быть свидетельством:
- Ангины — инфекционного заболевания, которое характеризуется воспалением миндалин. Болезнь передается по воздуху при кашле или чихании носителя инфекции. Симптомы: боль в горле, усиливающаяся во время глотания или разговора, ломота в суставах, высокая температура, слабость, образование гнойных пробок на миндалинах.
- Дифтерии – острой инфекционной болезни, которая протекает в виде воспаления верхних дыхательных путей, обычно глотки. Симптомы: повышение температуры, покраснение и отечность миндалин, боль во время глотания, образования на горле специфического белого пленчатого налета.

- Дисбактериоза. Воспалительные процессы, прием антибиотиков, снижение иммунитета может спровоцировать изменения микрофлоры ротовой полости. Дисбактериоз обычно затрагивает не только горло, но и зубы, десна, язык.
Что делать
При появлении белых пробок на гландах и в ротовой полости необходимо принять меры для лечения основного заболевания, вызвавшего их появление. Для этого обычно назначают:
- Лечение антибиотиками.
- Прием гомеопатических препаратов.
- Полоскание.
- Механическое удаление белых точек.
Обратите внимание! Некоторые люди пытаются избавиться от налета на горле самостоятельно при помощи подручных средств (ложки, зубной щетки и др). Подобная процедура способна привести к повреждению миндалин, появлению крови и занесению инфекции.
- Хирургическое вмешательство, а именно, удаление гланд.
Гомеопатическое лечение
Если во рту образуются белые комочки, обладающие неприятным запахом, гомеопаты не советуют прибегать к хирургическому методу лечения, тем более, что его эффективность очень сомнительна, и фактически не устраняет причину появления гландных пробок, а только устраняют симптом, тем самым загоняя болезнь на другой уровень.
Для устранения симптома и причины его появления рекомендуется принимать:
- Лахезис (Lachesis) — одно из базовых гомеопатических средств, которое обладает широким спектром применения, особенно эффективно действует на горло. Применяется при болях в горле, которые могут распространяться в уши, болезненном глотании, ощущении комка в горле, зловонном дыхании, увеличении миндалин, образовании большого количестве вязкой слюны, отхаркивании вонючих комочков.
- Меркуриус йодатус (Mercurius iodatus flavus).
 Прописывается для лечения ангины, хронического тонзиллита и дифтерии. Применяется при ощущении кома в горле, воспалении и опухании миндалин, возникновении язв на задней стенке глотки, опухании лимфатических узлов, отхаркивании белых комочков. Особенно эффективен в тех случаях, когда поражена правая половина горла.
Прописывается для лечения ангины, хронического тонзиллита и дифтерии. Применяется при ощущении кома в горле, воспалении и опухании миндалин, возникновении язв на задней стенке глотки, опухании лимфатических узлов, отхаркивании белых комочков. Особенно эффективен в тех случаях, когда поражена правая половина горла. - Калькарея флюорика (Calcarea fluorica). Характерные симптомы: боль в горле, ощущение удушья, скапливание слизи в носоглотке. Боль в горле становится сильнее от холодного питья и ослабевает от теплого. Больной может отхаркивать плотные крохотные комочки желтого цвета.
- Хелидониум майус (Chelidonium majus). Эффективно при таких симптомах: ощущение давления гортани на пищевод, возникновение трудностей с глотанием, отечность миндалин и язычка, болезненные ощущения в гортани при кашле, раздражение и жар в трахее. Часто изо рта больного при кашле вылетают небольшие белые комочки.
- Меркуриус солюбилис (Mercurius solubilis).
 Используется при лечении обострений хронического тонзиллита, который сопровождается образованием белых комочков на горле, неприятным запахом из ротовой полости. В безопасных дозах это средство разрешено к применению у детей.
Используется при лечении обострений хронического тонзиллита, который сопровождается образованием белых комочков на горле, неприятным запахом из ротовой полости. В безопасных дозах это средство разрешено к применению у детей. - Фитолякка (Phytolacca). Главное показание к применению — ангина. Болезнь сопровождается ощущением сухости во рту, воспалением горла, увеличением миндалин, появлением на них маленьких белых точек, которые в последующем могут сформировать единый налет, похожий на дифтерийный. Боли могут распространяться на одно или оба уха.
- Кали муриатикум (Kali muriaticum). Назначают при отечных миндалинах, проблемах с глотанием, образовании вязкой и тягучей слизи, откашливании мелких комочков, которые плохо пахнут и внешне похожи на сыр, появлении сероватых пятен на слизистой горла.
Принимать любые гомеопатические препараты следует только после согласования их с терапевтом или гомеопатом. Правильно подобранное средство не вызовет осложнений и ускорит процесс выздоровления.
Об авторе
Лайма Янсонс
Хронический тонзиллит. Просто о сложном
ОториноларингологияТамара Барковская:
Доброе утро, уважаемые зрители и слушатели! В эфире Mediametrics, программа «Консилиум» и я, ее ведущая, Тамара Барковская. Сегодня мы говорим о хроническом тонзиллите. На дворе уже осень, усиливаются и активируются респираторные заболевания. В частности, недолеченное воспаление миндалин способствует развитию патологии еще и других органов. Обо всем этом подробнее говорим с врачом-экспертом оториноларингологом Центра реабилитации в Хамовниках, кандидатом медицинских наук, участником российских и международных симпозиумов и конгрессов Грязновой Наталией Георгиевной. Итак, что же такое хронический тонзиллит, что под ним скрывается, и почему на него стоит обратить такое серьезное внимание?
Наталия Грязнова:
Хронический тонзиллит – это длительный воспалительный процесс небных миндалин, который сопровождается дискомфортом в горлышке, иногда болью, неприятным запахом изо рта, наличием белых комочков во рту, иногда увеличиваются лимфоузлы, чаще всего подчелюстные.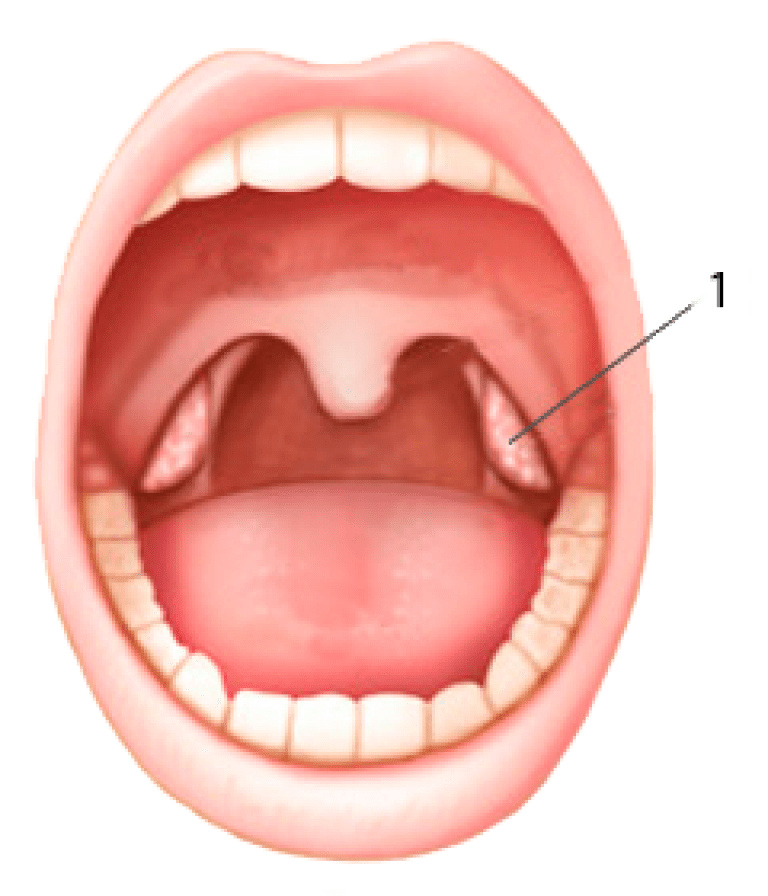 Хронический тонзиллит возникает как следствие воспалительных процессов в ротоглотке, и все-таки считается, что это инфекционное заболевание. Возбудителем является микроб стрептококк, бета-гемолитический стрептококк, стафилококки, ассоциации различных микроорганизмов и такие редкие микробы, как токсоплазма. Распространенность его достаточно высока. Среди взрослого населения от 10 до 35%, среди детей повыше, до 60% распространенность, и несмотря на оценки наших ученых, это заниженные статистические данные.
Хронический тонзиллит возникает как следствие воспалительных процессов в ротоглотке, и все-таки считается, что это инфекционное заболевание. Возбудителем является микроб стрептококк, бета-гемолитический стрептококк, стафилококки, ассоциации различных микроорганизмов и такие редкие микробы, как токсоплазма. Распространенность его достаточно высока. Среди взрослого населения от 10 до 35%, среди детей повыше, до 60% распространенность, и несмотря на оценки наших ученых, это заниженные статистические данные.
Тамара Барковская:
Потому что это из официальных источников, а есть часть людей, которые не обращаются.
Наталия Грязнова:
Тонзиллит тем и интересен, что это такое заболевание, которое может протекать бессимптомно, и начальные проявления никак не беспокоят пациента.
Тамара Барковская:
Из всех пациентов, которых Вы встречаете на приеме у себя в кабинете, какой процент из них занимает тонзиллит?
Наталия Грязнова:
60%. Часто пациенты обращаются с болями, дискомфортом в горле – смотришь горлышко, а там есть признаки тонзиллита, которые для врача видны.
Часто пациенты обращаются с болями, дискомфортом в горле – смотришь горлышко, а там есть признаки тонзиллита, которые для врача видны.
Тамара Барковская:
Как часто происходит переход из острого тонзиллита в хронический?
Наталия Грязнова:
Есть несколько стадий у тонзиллита, несколько форм, часто используется классификация Преображенского-Пальчуна, где различают простую форму хронического тонзиллита и токсико-аллергическую, где существует 2 степени выраженности. Простая форма характеризуется местными признаками для врача, для пациента это дискомфорт, боль, казеозные пробки в горлышке, но при этом нет изменений в лабораторных анализах, нет изменений в других диагностических исследованиях (ЭКГ), потому что при тонзиллите могут быть изменения в работе сердца и других органов.
Есть токсико-аллергическая форма. Надо обратить внимание пациента на наличие ангины, не было ли раньше в анамнезе данного заболевания, и нет ли сейчас. В год не более 7 раз, 7 раз – это очень много! На протяжении 3-х лет если есть 3 случая ангины, то стоит уже задуматься, нужно идти к ЛОР-врачу, который определит форму заболевания, дальнейшую тактику. Здесь пограничное состояние между простой формой и токсико-аллергической, когда нужно не упустить момент, чтобы простая не перешла в токсико-аллергическую форму.
В год не более 7 раз, 7 раз – это очень много! На протяжении 3-х лет если есть 3 случая ангины, то стоит уже задуматься, нужно идти к ЛОР-врачу, который определит форму заболевания, дальнейшую тактику. Здесь пограничное состояние между простой формой и токсико-аллергической, когда нужно не упустить момент, чтобы простая не перешла в токсико-аллергическую форму.
Тамара Барковская:
Хронизация процесса происходит при частых обострениях, и если в год было не менее 3-х обострений, уже можно вести речь о хронизации процесса?
Наталия Грязнова:
Можно, но хронизации процесса тоже много факторов способствует, в том числе бесконтрольный прием антибиотиков может спровоцировать. В плане диагностики хронического тонзиллита есть определение микрофлоры в зеве. И если пациент самостоятельно принимает антибиотики, не попадает в ту флору, которая чувствительна к этому антибиотику, она становится резистентной, нечувствительной, ей ничто не мешает развиваться, и она остается в миндалине, что способствует хронизации или переходу в дальнейшую стадию.
Тамара Барковская:
Мы часто употребляем слова как небные миндалины, так и гланды, то есть 2 термина, которые являют собой одно и то же. Что собой представляют небные миндалины, насколько они важны в организме, какой функционал они в себе несут?
Наталия Грязнова:
Совершенно верно было замечено, что миндалины и гланды – это одно и то же. В переводе с латинского glandula – это железа. И небная миндалина – это тоже железа. Это скопление лимфоидной ткани по обе стороны от нашего рта, ротоглотки. На самом деле, у нас не только эти миндалины, у нас 7 миндалин вокруг полости рта, и они играют защитную роль.
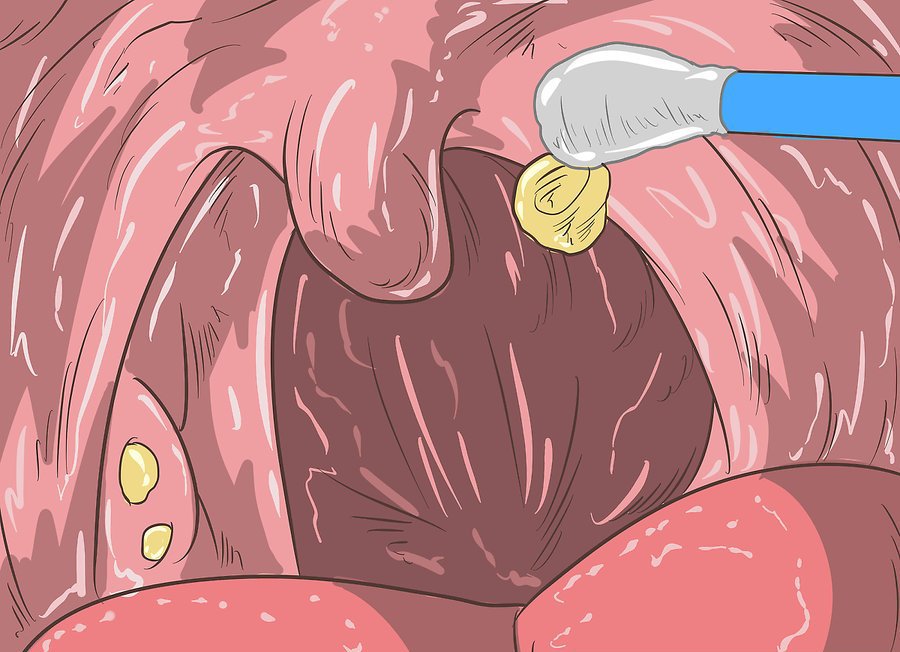
Небная миндалина будет самая большая. И эти миндалины образуют защитное кольцо вокруг ротоглотки и формируют местный иммунитет. В миндалинах есть такие углубления (лакуны), которые заканчиваются ходами или мешочками. Очень часто пациентам объясняю, что это такое, потому что они приходят и говорят: «Доктор, у меня в горле какие-то белые комочки с неприятным запахом выскакивают, откуда они? Я думаю, что это куски пищи…» На самом деле, пища может застревать в миндалинах, но не в таком количестве.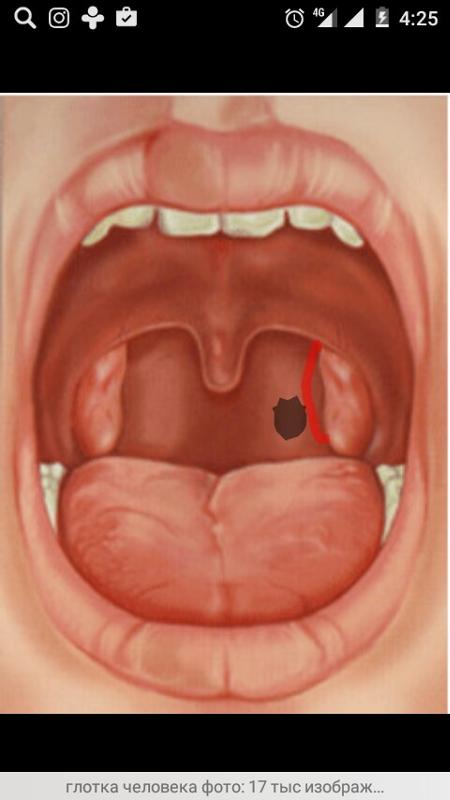 И эти казеозной пробки формируются в лакунах и потом выходят. Как раз в лакунах и происходит формирование фагоцитоза, то есть местного иммунитета, скопление клеток иммунной системы (лимфоциты, плазмоциты, макрофаги). Они схватывают бактериальную клеточку, и таким образом получается гнойная пробка.
И эти казеозной пробки формируются в лакунах и потом выходят. Как раз в лакунах и происходит формирование фагоцитоза, то есть местного иммунитета, скопление клеток иммунной системы (лимфоциты, плазмоциты, макрофаги). Они схватывают бактериальную клеточку, и таким образом получается гнойная пробка.
Тамара Барковская:
Какие факторы риска для развития хронического тонзиллита должны быть, что является пусковым фактором, триггером? Как себя проявляет тонзиллит? Неужели совсем бессимптомно на первых стадиях, или все-таки есть симптомы, просто проявляются в разных вариантах, в зависимости от типа заболевания?
Наталия Грязнова:
Иногда существует безангинная форма, когда пациента никогда не беспокоили ангины и никак не проявлялись. Но зачастую это все-таки наличие ангин в анамнезе или просто першение в горлышке, которое человек воспринимает, как обычное состояние: утром проснулся, попершило, поболело в горлышке и в течение дня прошло. Это тоже может быть проявлением тонзиллита.
Это тоже может быть проявлением тонзиллита.
Есть факторы, которые повышают вероятность заболевания: это различные патологические процессы в полости рта – кариозные зубы, пародонтоз, гингивиты (воспаление десен). В полости носа синуситы, то есть гаймориты, фронтиты, воспаления в носике с выделением цветной слизи. На это обязательно стоит обратить внимание. Аденоидиты – воспаление аденоидной ткани (это одна из миндалин, которая в глубине носика располагается) – могут спровоцировать состояния, которые приводят к нарушению носового дыхания. Искривление носовой перегородки, гипертрофия в полости носа (гипертрофия – это увеличение тканей носовых раковин) или увеличение аденоидов. Также может спровоцировать возникновение заболевания снижение иммунитета вследствие инфекционных заболеваний, вследствие приема антибиотиков, интоксикаций. И нельзя не сказать просто о неблагоприятных условиях – это загазованность, запыленность помещения или пространства, где постоянно находится человек. Переохлаждение также может спровоцировать обострение.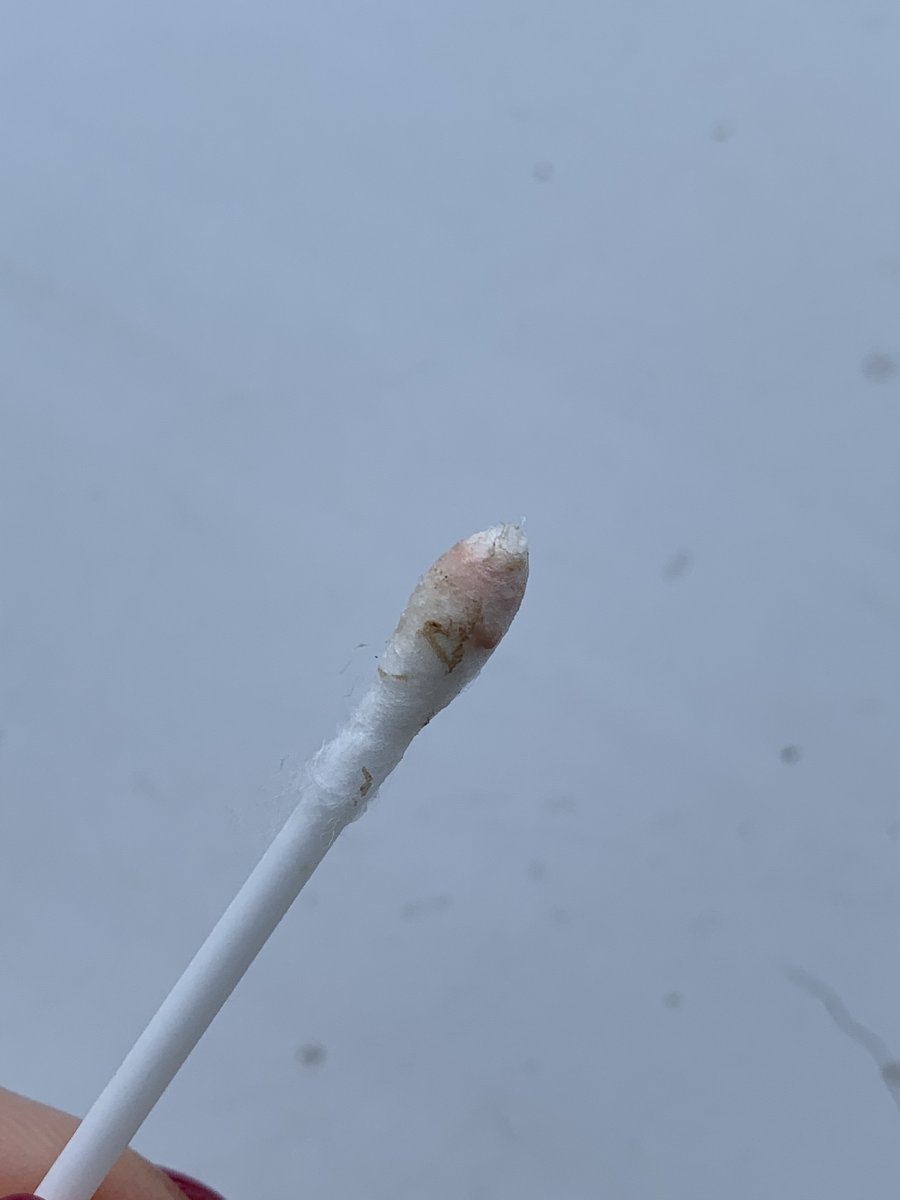
Тамара Барковская:
В зависимости от того, какие бывают тонзиллиты, каким образом относительно каждого из них выстраивается тактика лечения, и взаимосвязано ли это? Или же применяется универсальный метод ко всем имеющимся формам тонзиллита?
Наталия Грязнова:
Беру классификацию, которую я раньше называла, Преображенского-Пальчуна: простая форма, токсико-аллергическая форма первой и второй степени. Проявление: простая форма – это дискомфорт, боль в области горла, наличие казеозных пробок с неприятным запахом, иногда увеличение подчелюстных лимфоузлов; токсико-аллергическая – к данным проявлениям добавляется еще усталость, утомляемость, повышение температуры тела, субфебрильность, то есть 37-37,5, причем независимо ни от чего – просто пришел, ломота чувствуется, если меряет человек температуру, то может увидеть увеличение. Суставные боли или боли в области сердца. Но если человек обращается к врачу уже с этим, то лабораторно и при дополнительных исследованиях не диагностируются изменения в работе сердца. Токсико-аллергическая форма второй степени – там уже регистрируются изменения других органов и систем. Чем и опасен тонзиллит, что он может влиять на другие органы и системы. На сегодняшний день известно около 100 заболеваний: сердце, мочеполовая система, почки, глаза, щитовидная железа, различные кожные заболевания (дерматозы), эндокринные заболевания. И в зависимости от стадии и формы заболевания различается лечение. При простой форме – это консервативное лечение, то есть мы не вмешиваемся хирургическим путем. А при второй степени токсико-аллергической формы выполняется тонзиллэктомия, то есть это удаление миндалин. Москольку это парный орган, удаляется одновременно две миндалины.
Токсико-аллергическая форма второй степени – там уже регистрируются изменения других органов и систем. Чем и опасен тонзиллит, что он может влиять на другие органы и системы. На сегодняшний день известно около 100 заболеваний: сердце, мочеполовая система, почки, глаза, щитовидная железа, различные кожные заболевания (дерматозы), эндокринные заболевания. И в зависимости от стадии и формы заболевания различается лечение. При простой форме – это консервативное лечение, то есть мы не вмешиваемся хирургическим путем. А при второй степени токсико-аллергической формы выполняется тонзиллэктомия, то есть это удаление миндалин. Москольку это парный орган, удаляется одновременно две миндалины.
Тамара Барковская:
Даже вне зависимости от того, одна поражена или обе?
Наталия Грязнова:
Если пациент приходит и говорит: «Доктор, у меня в одной миндалине так много пробок скапливается, а другая чистенькая, удалите мне одну». Это неверно. Удаляется всегда два органа и удаляется по четким показаниям.
Тамара Барковская:
Клинические рекомендации существуют по поводу диагностики хронического тонзиллита? И что мы можем увидеть по результатам анализов, если таковые имеются в регламентах на эту нозологию, чтобы определить – тонзиллит это, не тонзиллит?
Наталия Грязнова:
Пациент приходит к врачу с першением, дискомфортом в горле. Врач осматривает, обязательна консультация ЛОР-врача, обязательно определяется диагноз. В стандарт обследования входит общий клинический анализ крови (мы смотрим форменные элементы крови), биохимический анализ крови со специфическими элементами, белками, изменения которых характерны для хронического тонзиллита (антистрептолизин, C-реактивный белок, иногда ревматоидный фактор – это характерно) и микробиологический мазок из зева для определения типа возбудителя и концентрации. Это нам поможет в дальнейшем определить тактику, потому что есть нечувствительные микробы к антибиотикам, тогда мы пойдем другим путем, можем предложить альтернативу в лечении.
Тамара Барковская:
Есть консервативные способы, промывание миндалин, и есть инвазивные формы лечения, когда необходимо избавляться от миндалин. И если идут грозные осложнения на другие органы, идет перенаправление к другим специалистам, если четко выявлена причина. Промывание самой миндалины дает эффект, помогает как консервативный метод терапии?
Наталия Грязнова:
Первое, что предлагается при консервативном методе лечения – это промывание миндалин, то есть санация лакун миндалин. Это эффективный метод, если выполнять это так, как рекомендовано, а рекомендовано: курс промываний 2-3 раза в год в течение 2-3 лет. Но подходить надо комплексно к лечению, не только санация требуется, но и другие методы лечения.
Санация проводится по-разному. Можно промыть шприцом со специальной насадочкой, можно промыть электровакуумным отсосом, тонзиллором (специальный аппарат с использованием ультразвука) – все это эффективно.
Приходят пациенты с хроническим тонзиллитом, я промываю им миндалины. Промывание ультразвуком или электровакуумом имеет свои противопоказания, это тоже надо учитывать. И классическим способом я промываю миндалины. Мне говорит пациент: «Вы знаете, доктор, я купил шприц и тоже промываю миндалины так же, как и Вы». Он промывает, может быть, но не так, как я. Во-первых, делать этого не нужно, потому что велика вероятность травматизации тканей. И небная миндалина может располагаться низко, некоторые участки не всегда доступны для промывания. Поэтому самостоятельно пациент точно не сможет себе нижние отделы промыть. Плюс, шприц нестерильный дома, а его все-таки надо дезинфицировать обязательно.
Промывание ультразвуком или электровакуумом имеет свои противопоказания, это тоже надо учитывать. И классическим способом я промываю миндалины. Мне говорит пациент: «Вы знаете, доктор, я купил шприц и тоже промываю миндалины так же, как и Вы». Он промывает, может быть, но не так, как я. Во-первых, делать этого не нужно, потому что велика вероятность травматизации тканей. И небная миндалина может располагаться низко, некоторые участки не всегда доступны для промывания. Поэтому самостоятельно пациент точно не сможет себе нижние отделы промыть. Плюс, шприц нестерильный дома, а его все-таки надо дезинфицировать обязательно.
Приходит пациентка с болями в горле, а в анамнезе у нее раньше беспокоили казеозные пробки, и она решила самостоятельно от них избавиться (видимо, пальцем поддавить). Она открывает рот, я вижу резко отечную воспаленную область миндалины с полулунным следом от ногтя. Она пыталась самостоятельно это достать, причем воспаление перешло выше на носоглотку и вызвало еще тубоотит (воспаление среднего уха).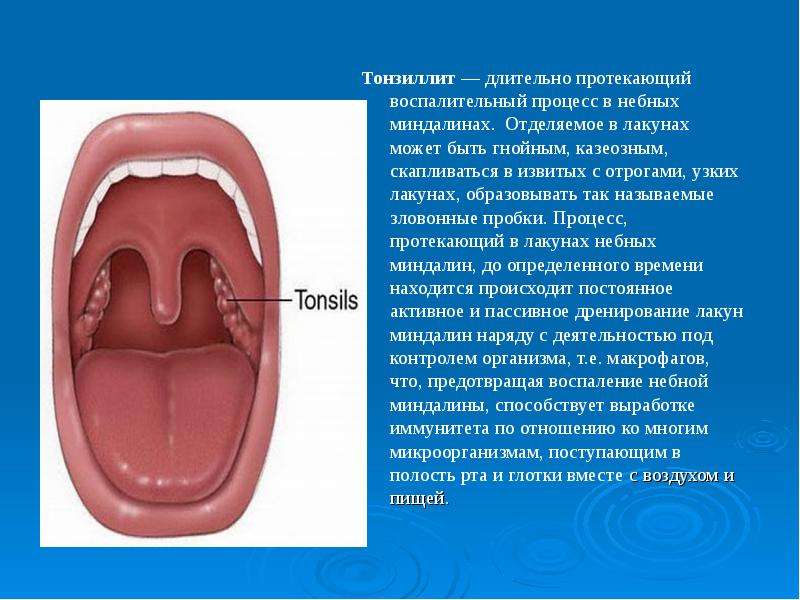 Это к слову о самостоятельных процедурах.
Это к слову о самостоятельных процедурах.
Используется ежедневный туалет или полоскание полости рта различными антисептическими средствами.
Тамара Барковская:
Это как прямая рекомендация пациентам, они каждый день приходят на прием для промывания?
Наталия Грязнова:
Для промывания они приходят на прием, самостоятельно они горлышко полощут. Кстати, это и профилактика различных заболеваний полости рта. Самостоятельно они могут принимать оросептики – таблеточки для рассасывания с антисептическим эффектом. Очень хорошим дополнением служит физиотерапия. Физиотерапевтические процедуры активируют физико-химические процессы в тканях, улучшают кровоснабжение, расширяют сосуды, снижают инфильтрацию тканей, то есть отек. Вследствие этого уменьшаются болезненные ощущения. И плюс дезинфекцию проводят.
Тамара Барковская:
Что используется из физиотерапии?
Наталия Грязнова:
Много очень процедур можно использовать, но эти методы физиотерапии после консультации физиотерапевта назначаются с учетом противопоказаний, выраженности процесса. Что используем? Ультрафиолетовое облучение, лазеротерапия, фонофорез, то есть распыление лекарственных веществ на область миндалин, магнитотерапия используется.
Что используем? Ультрафиолетовое облучение, лазеротерапия, фонофорез, то есть распыление лекарственных веществ на область миндалин, магнитотерапия используется.
Тамара Барковская:
Это все дает более активное улучшение? Физиотерапия помогает быстрее купировать процесс?
Наталия Грязнова:
Физиотерапия не лечит тонзиллит, но этот метод позволяет снизить проявления болезни и предупредить дальнейшее обострение.
Тамара Барковская:
Из консервативных методик что еще может применяться для терапии тонзиллита?
Наталия Грязнова:
Хронический тонзиллит сопровождается снижением местного и общего иммунного статуса, то есть снижением иммунитета, поэтому целесообразно проводить иммунокорригирующую терапию. Для этого используются лизаты бактерий – это кусочки бактерий, которые попадают на слизистую оболочку, и организм, встречая их, вырабатывает защитные силы, то есть антитела против этих бактерий. Более серьезную иммунотерапию я рекомендовала бы проводить после консультации иммунолога и, если нужно, после иммунограммы – это тоже один из методов диагностики, но это уже на усмотрение врача.
Более серьезную иммунотерапию я рекомендовала бы проводить после консультации иммунолога и, если нужно, после иммунограммы – это тоже один из методов диагностики, но это уже на усмотрение врача.
Применяются бактериофаги. При обострении патологии и устойчивости к антибактериальным средствам применяются бактериофаги – это вирусы, которые избирательно действуют на определенный вид бактерий, то есть альтернатива антибиотикам. Кстати, беременными иногда это тоже назначаем.
Тамара Барковская:
Не является противопоказанием при беременности?
Наталия Грязнова:
Нет, не является. Вот антибиотики – да, там стоит подумать. Если острый процесс – наверное, желательно. А хронический – тут можно обойтись бактериофагами.
Тамара Барковская:
Если мы говорим о хроническом тонзиллите, можно достигнуть стойких ремиссий или избавиться от хронического тонзиллита? Есть ли пути решения в современной медицине для этого?
Наталия Грязнова:
Можно достичь стойкой ремиссии при комплексном подходе –промывание, кратность промываний, плюс пациент самостоятельно активно ведет работу с бактериями. А вот вылечить тонзиллит можно только одним способом – радикальным, то есть удалить миндалины.
А вот вылечить тонзиллит можно только одним способом – радикальным, то есть удалить миндалины.
Тамара Барковская:
Как это делать правильно, к кому лучше обращаться, каким методом удалить и на каком этапе?
Наталия Грязнова:
Если человек приходит к ЛОР-врачу, грамотный ЛОР-врач обязательно не только посмотрит в горло, но и спросит об общем самочувствии человека, о состоянии других его органов и систем (щитовидная железа, сердечно-сосудистая система). Если будет подозрение на сбой в работе этих систем, врач рекомендует консультацию других специалистов (кардиолог, нефролог, офтальмолог или эндокринолог), то есть это тоже нужно учитывать. Если есть диагностически подтвержденные изменения со стороны других органов и систем, если были ангины, если были паратонзиллярные абсцессы, если когда-то какую-то нишу в горле вскрывали, я уже думаю, а не было ли это абсцессом, то тогда надо думать о хирургическом лечении, дабы не спровоцировать дальнейшее ухудшение состояния в работе этих органов.
Тамара Барковская:
Это прямое показание к удалению?
Наталия Грязнова:
Токсико-аллергическая форма второй степени является показанием к удалению миндалин.
Тамара Барковская:
Многие пациенты опасаются того, что лишатся в какой-то степени иммунной защиты, поскольку это орган иммунной системы. Как на это реагировать врачу? Может быть, действительно утрачивается в какой-то степени иммунная защита?
Наталия Грязнова:
Очень часто спрашивают пациенты перед тонзилэктомией: «Не буду ли я еще чаще болеть?» Безусловно, миндалины являются элементом защитного кольца в ротовой полости и способствуют выработке иммуноглобулинов, но вырабатывают они их только в здоровом состоянии. При удалении снижается выработка секреторного иммуноглобулина A и других антител. Но у нас же есть 7 миндалин, и функцию наших небных миндалин берут на себя другие миндалины, пациент без защиты не останется.
Тамара Барковская:
Происходит компенсация за счет оставшихся неудаленных миндалин?
Наталия Грязнова:
Да. Первое время организм привыкает, реабилитируется, и миндалины тоже начинают работу немножко в другой скорости. Но лучше быть без миндалин, чем с патологией других органов и систем, чем с ревматизмом, когда поражается клапанный аппарат сердца.
Тамара Барковская:
А можно ли предотвратить переход этого заболевания в декомпенсированные формы? Есть ли рекомендации для пациентов и инструменты в руках врача, методы, чтобы это предотвратить?
Наталия Грязнова:
В данном случае нужно всегда обратиться к ЛОР-врачу. Еще раз скажу, что квалифицированный доктор осмотрит вас, определит форму, если надо, даст рекомендации по консультации других специалистов, к кому надо обратиться. Он проведет необходимые манипуляции, назначит курс промываний, потому что такие пациенты подлежат диспансерному наблюдению в различных лечебно-профилактических учреждениях, семейными врачами.
Тамара Барковская:
И с какой частотой они должны появляться у ЛОР-врача?
Наталия Грязнова:
Раз в 6 месяцев. У меня был мальчик-пациент с выраженными признаками, когда самостоятельно человек определяет лимфоузлы или наличие казеозных пробок. Было выполнено 12 сеансов тонзиллора, в среднем 10 выполняется. Были изменения в лабораторной диагностике. И 3 или 4 раза мы промывали, удалось добиться двухлетней ремиссии, немножечко снизить лабораторные показатели, которые повышаются при тонзиллите. Мы попытались сохранить этот иммунокомпетентный орган, потому что в последнее время тенденция к щадящей терапии, органосохраняющей, предрасположенность к консервативным методам лечения.
Тамара Барковская:
Но двухгодичная ремиссия – это достаточно стойкая, результативная. А если говорить о мужчинах и женщинах, есть градация в плане встречаемости? Или нет гендерного критерия по данному заболеванию?
Наталия Грязнова:
Когда я только начинала работать, думала, что тонзиллит больше встречается у женщин. На самом деле, обращаются примерно одинаково. И никто не стесняется, что неприятный запах изо рта, лучше обратиться. Наоборот, мужчины больше следят за собой, приходят и говорят: «Я хочу быть здоровым, я хочу, чтобы у меня не было очагов хронического воспаления».
На самом деле, обращаются примерно одинаково. И никто не стесняется, что неприятный запах изо рта, лучше обратиться. Наоборот, мужчины больше следят за собой, приходят и говорят: «Я хочу быть здоровым, я хочу, чтобы у меня не было очагов хронического воспаления».
Тамара Барковская:
Если достигли стойкой ремиссии, или заболевание купировалось, то запах изо рта проходит?
Наталия Грязнова:
Да. Я всегда спрашиваю пациентов: «Как ощущение, как состояние после первого, второго промывания?» И мне говорят: «Да, мне легче стало, у меня исчез комок в горле, исчез неприятный запах изо рта».
Тамара Барковская:
Это же еще и социальный отпечаток, мы же все общаемся, работаем, мы все в обществе находимся.
Наталия Грязнова:
Особенно у людей, которые с большим количеством народа общаются. Неприятный запах изо рта – это не только показатель хронического тонзиллита, это и патология желудочно-кишечного тракта, ротовой полости – те же гингивиты (воспаление десен), кариес, пародонтит тоже могут вызвать, синуситы, если процесс связан с зубами.
Тамара Барковская:
Или это сочетанная патология, если есть активный нездоровый запах изо рта. А какие меры профилактики Вы могли бы отметить, чтобы предотвратить это заболевание, поскольку оно достаточно навязчивое, если не проводить курсы терапии, обострения встречаются не так уж и редко?
Наталия Грязнова:
Помимо консервативных методов лечения, существуют достаточно банальные способы профилактики – это организация правильного режима питания, то есть питание должно быть полноценным, легкоусвояемые белки там должны быть, еда, богатая микроэлементами, витаминами. Нужно активно двигаться, заниматься спортом, движение – это жизнь. Отказаться от таких вредных привычек, как курение, алкоголь, отказаться от газированных напитков, проводить своевременную терапию острых воспалительных процессов. Если болит горло и ангина, сходите к врачу, не надо самостоятельно принимать антибиотики. Острая форма лечится антибиотиками, в отличие от хронической, но самостоятельно не надо это делать.
Тамара Барковская:
Подбор должен осуществлять врач, учитывая и анамнез, и определенные лабораторные тесты.
Наталия Грязнова:
Нужно устранить очаги воспаления (воспаление во рту, в полости носа).
Тамара Барковская:
То есть ваши друзья-специалисты – это стоматологи, гастроэнтерологи, физиотерапевты, кардиологи.
Наталия Грязнова:
Урологи, гинекологи, эндокринологи. Мы всегда вместе работаем. Так и надо – работать комплексно.
Тамара Барковская:
Давайте подытожим наш сегодняшний эфир.
Наталия Грязнова:
Хотелось бы просто пожелать здоровья. Хронический тонзиллит – заболевание, о котором не стоит забывать. Берегите себя, следите за собой!
Тамара Барковская:
Благодарю, Наталия Георгиевна! Уважаемые зрители и слушатели, спасибо вам за внимание! Это была Грязнова Наталия Георгиевна – врач-оториноларинголог, кандидат медицинских наук. До встречи в эфире!
До встречи в эфире!
Поиск в архиве завершен — Белые шарики изо рта
>>Перейти по ссылке
Форматы файла: zip rar pdf txt docУчтены соответствия при поиске:
— Могут ли белые пробки в гландах (миндалинах) быть причиной неприятного запаха изо рта?содержание. Как можно решить проблему белых пробок в гландах без операции? Замечая белые пробки (комочки, шарики) в миндалинах многие люди пытаются удалить их… — Наверно, дело в этом, потому что иногда (редко) выходят изо рта малюсенькие белые шарики с запахом (о-го-го!). Из-за этого у меня проблемы огромные. Не могу даже ни с кем познакомиться, а ведь одной – не жизнь. — Мамочки, подскажите, сегодня когда дочка чихнула у нее изо рта вылетел какой-то шарик, маленький, белый, когда я его убрала у меня от рук пошел неприятный запах! что это? у кого-то так было? — У меня такая проблема — запах изо рта. Точно знаю, что это не от зубов и десен. Запах идёт из горла. Последнее время начали выходить гнойные шарики белого цвета. Очень прошу Вас: «Помогите мне». Заранее благодарен. — Похожие и рекомендуемые вопросы. Белые вонючие комочки во рту, неприятный запах Гной во рту Белый экран на мониторе включаю скайп а там белое окно и значок на панали задач нет в сети .что делать?гнойные шарики изо рта. — горло Меня уже как 2 года беспокоит горло: -красная гортань -воспаленные гланды (не болит) -белые шарики (плохой запах) Как избавится от этого?Стрептококк в горле в горле постоянно ощущение как будто собирается слизь!постоянный неприятный запах изо рта.Сдал анализ слизи… — Вчера взяла Плюшку на руки и почувствовала ужасный запах, похожий на тухлую рыбу. Пахло изо рта, причем пахло очень сильной. Оттянула щечки, заглянула в ротик — по краям ротика были белые шарики, как я поняла, гнойнички. — Скажем, появление шариков изо рта или трюк “Печка”, когда фокусник глотает вату, а извергает изо рта дым, искры и пламя.Превращая белый шарик в красный, я начинал скатывать шарфик во рту.. — Шарики изо рта. Стоя лицом к зрителям, откройте рот и выньте оттуда шарик.
Очень прошу Вас: «Помогите мне». Заранее благодарен. — Похожие и рекомендуемые вопросы. Белые вонючие комочки во рту, неприятный запах Гной во рту Белый экран на мониторе включаю скайп а там белое окно и значок на панали задач нет в сети .что делать?гнойные шарики изо рта. — горло Меня уже как 2 года беспокоит горло: -красная гортань -воспаленные гланды (не болит) -белые шарики (плохой запах) Как избавится от этого?Стрептококк в горле в горле постоянно ощущение как будто собирается слизь!постоянный неприятный запах изо рта.Сдал анализ слизи… — Вчера взяла Плюшку на руки и почувствовала ужасный запах, похожий на тухлую рыбу. Пахло изо рта, причем пахло очень сильной. Оттянула щечки, заглянула в ротик — по краям ротика были белые шарики, как я поняла, гнойнички. — Скажем, появление шариков изо рта или трюк “Печка”, когда фокусник глотает вату, а извергает изо рта дым, искры и пламя.Превращая белый шарик в красный, я начинал скатывать шарфик во рту.. — Шарики изо рта. Стоя лицом к зрителям, откройте рот и выньте оттуда шарик. Зрители увидят ее с выпуклой стороны и примут за целый шарик. Сделайте вид, что вынимаете «шарик» изо рта. — может ли быть запах изо рта из-за каких-то белых маленьких комочков на гландах (и за гландами)? я так понимаю, что этоОни обычно провоцируют осложнения простудных заболеваний — температуру, больное горло. Я такие шарики наблюдала и у себя, и у ребенка.
Зрители увидят ее с выпуклой стороны и примут за целый шарик. Сделайте вид, что вынимаете «шарик» изо рта. — может ли быть запах изо рта из-за каких-то белых маленьких комочков на гландах (и за гландами)? я так понимаю, что этоОни обычно провоцируют осложнения простудных заболеваний — температуру, больное горло. Я такие шарики наблюдала и у себя, и у ребенка.
Бесплатные консультации врачей онлайн
Вопрос создается. Пожалуйста, подождите…
Только зарегистрированные пользователи могу задавать вопрос.
Зарегистрируйтесь на портале, задавайте вопросы и получайте ответы от квалифицированных специалистов!
Напоминаем, что стоимость публикации вопроса — 10 бонусов.
Зарегистрироваться Как получить бонусы
К сожалению, у вас недостаточно бонусов для оплаты вопроса.
Напоминаем, что стоимость публикации вопроса — 10 бонусов.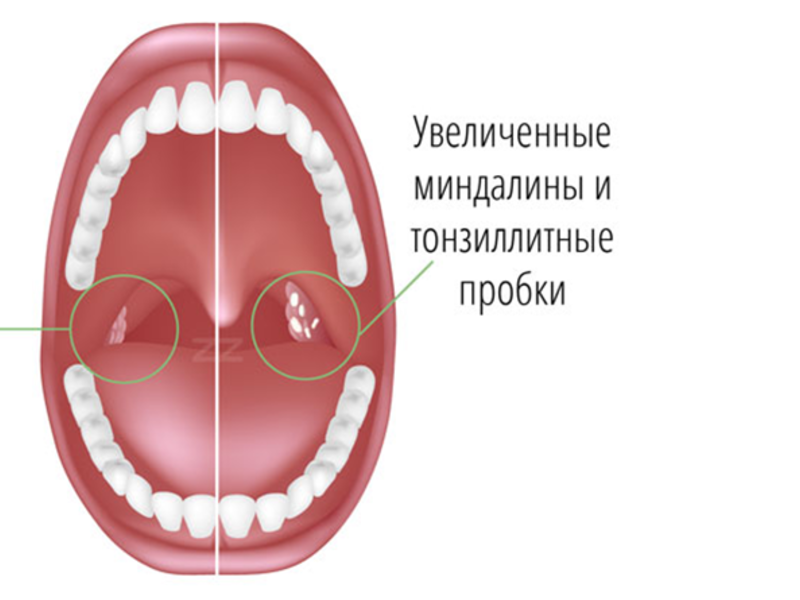
Как получить бонусы
Раздел медицины*: — Не указано —КоронавирусАкушерствоАллергология, иммунологияАнестезиологияВенерологияВертебрологияВетеринарияГастроэнтерологияГематологияГепатологияГериатрияГинекологияГирудотерапияГомеопатияДерматологияДиетологияИглотерапия и РефлексотерапияИнфекционные и паразитарные болезниКардиологияКардиохирургияКосметологияЛабораторная и функциональная диагностикаЛечение травмЛогопедияМаммологияМануальная терапияМРТ, КТ диагностикаНаркологияНеврологияНейрохирургияНетрадиционные методы леченияНефрологияОбщая хирургияОнкологияОстеопатияОториноларингологияОфтальмологияПедиатрияПлазмаферезПластическая хирургияПодологияПроктологияПсихиатрияПсихологияПсихотерапияПульмонология, фтизиатрияРадиология и лучевая терапияРеабилитологияРеаниматология и интенсивная терапияРевматологияРепродукция и генетикаСексологияСомнологияСпортивная медицинаСтоматологияСурдологияТерапияТравматология и ортопедияТрансфузиологияТрихологияУЗИУльтразвуковая диагностикаУрология и андрологияФармакологияФизиотерапияФлебологияЧелюстно-лицевая хирургияЭндокринологияЗатрудняюсь выбрать (будет выбрана терапия)
Кому адресован вопросВопрос адресован: ВсемКонсультантам
Консультант, которому задается вопрос:
Всем. ..Агабекян Нонна Вачагановна (Акушер, Гинеколог)Айзикович Борис Леонидович (Педиатр)Акмалов Эдуард Альбертович (Аллерголог, Врач спортивной медицины)Александров Павел Андреевич (Венеролог, Гепатолог, Инфекционист, Паразитолог, Эпидемиолог)Аристова Анастасия Михайловна (Андролог, Уролог, Хирург)Армашов Вадим Петрович (Хирург)Афанасьева Дарья Львовна (Кардиолог, Терапевт)Беляева Елена Александровна (Гинеколог, Невролог, Рефлексотерапевт)Бушаева Ольга Владимировна (Пульмонолог, Терапевт)Врублевская Елена (Педиатр)Гензе Ольга Владимировна (Генетик, Педиатр)Горохова Юлия Игоревна (Венеролог, Врач общей практики, Дерматолог)Григорьева Алла Сергеевна (Врач общей практики, Терапевт)Демидова Елена Леонидовна (Психолог, Психотерапевт)Денищук Иван Сергеевич (Андролог, Уролог)Димина Тамара Олеговна (Акушер, Аллерголог, Ангиохирург)Довгаль Анастасия Юрьевна (Маммолог, Онколог, Радиолог)Долгова Юлия Владимировна (Педиатр)Дьяконова Мария Алексеевна (Гериатр, Терапевт)Загумённая Анна Юрьевна (Врач спортивной медицины, Гирудотерапевт, Диетолог, Косметолог, Терапевт)Згоба Марьяна Игоревна (Окулист (Офтальмолог))Зинченко Вадим Васильевич (Рентгенолог, Хирург)Зорий Евген Владимирович (Невролог, Психолог, Терапевт, Хирург)Извозчикова Нина Владиславовна (Гастроэнтеролог, Дерматолог, Иммунолог, Инфекционист, Пульмонолог)Илона Игоревна (Врач общей практики, Гастроэнтеролог, Терапевт, Эндокринолог)Калягина Екатерина (Другая специальность)Карпенко Алик Викторович (Ортопед, Травматолог)Касимов Анар Физули оглы (Онколог, Хирург)Киреев Сергей Александрович (Психиатр, Психолог, Психотерапевт)Кирнос Марина Станиславовна (Стоматолог, Стоматолог детский, Стоматолог-терапевт)Колобова Юлия Сергеевна (Венеролог, Дерматолог, Косметолог, Миколог, Трихолог)Копежанова Гульсум (Акушер, Гинеколог)Кравцов Александр Васильевич (Нарколог, Психиатр)Красильников Андрей Викторович (Врач ультразвуковой диагностики, Медицинский директор, Флеболог, Хирург)Кряжевских Инна Петровна (Терапевт, Гастроэнтеролог)Кудряшова Светлана Петровна (Эндокринолог)Куртанидзе Ираклий Малхазович (Окулист (Офтальмолог))Кущ Елена Владимировна (Диетолог, Терапевт)Лазарева Татьяна Сергеевна (ЛОР (Оториноларинголог))Лаптева Лариса Ивановна (Невролог)Лебединская Татьяна Александровна (Психолог, Психотерапевт)Ледник Максим Леонидович (Венеролог, Дерматолог)Леонова Наталья Николаевна (Детский хирург)Литвиненко Станислав Григорьевич (Ортопед, Травматолог)Лямина Ирина Алексеевна (Акушер)Максименко Татьяна Константиновна (Инфекционист)МАЛЬКОВ РОМАН ЕВГЕНЬЕВИЧ (Диетолог, Остеопат, Реабилитолог)Мамедов Рамис (ЛОР (Оториноларинголог))Мартиросян Яков Ашотович (Детский хирург, Проктолог, Травматолог, Уролог, Хирург)Маряшина Юлия Александровна (Акушер, Венеролог, Врач ультразвуковой диагностики, Гинеколог, Педиатр)Матвеева Ярослава Дмитриевна (Педиатр)Мершед Хасан Имадович (Вертебролог, Нейрохирург)Миллер Ирина Васильевна (Невролог)Мильдзихова АЛЬБИНА Бексолтановна (Врач общей практики, Гинеколог, ЛОР (Оториноларинголог), Педиатр, Терапевт)Муратова Наталья Сергеевна (Врач общей практики, Диетолог)Мухорин Виктор Павлович (Нефролог)Наумов Алексей Алексеевич (Мануальный терапевт)Нетребин Антон Викторович (Акушер, Аллерголог, Ангиохирург)Никитина Анна Алексеевна (Окулист (Офтальмолог))Ольга Викторовна (Невролог, Неонатолог, Педиатр, Реабилитолог, Терапевт)Павлова Мария Игоревна (Стоматолог, Стоматолог-хирург, Челюстно-лицевой хирург)Панигрибко Сергей Леонидович (Венеролог, Дерматолог, Косметолог, Массажист, Миколог)Пантелеева Кристина Алексеевна (Невролог)Пастель Владимир Борисович (Ортопед, Ревматолог, Травматолог, Хирург)Паунок Анатолий Анатольевич (Андролог, Уролог)Першина Наталия Сергеевна (Невролог)Прокофьева Анастасия Михайловна (ЛОР (Оториноларинголог))Прохоров Иван Алексеевич (Нейрохирург, Хирург)Пушкарев Александр Вольдемарович (Гинеколог, Психотерапевт, Реабилитолог, Репродуктолог (ЭКО), Эндокринолог)Пьянцева Екатерина Вячеславна (Педиатр)Радевич Игорь Тадеушевич (Андролог, Венеролог, Сексолог, Уролог)Сапрыкина Ольга Александровна (Невролог)Свечникова Анастасия Евгеньевна (Стоматолог, Стоматолог детский, Стоматолог-ортопед, Стоматолог-терапевт, Стоматолог-хирург)Семений Александр Тимофеевич (Врач общей практики, Реабилитолог, Терапевт)Сергейчик Никита Сергеевич (Анестезиолог, Гомеопат)Силуянова Валерия Викторовна (Акушер, Врач ультразвуковой диагностики, Гинеколог)Соболь Андрей Аркадьевич (Кардиолог, Нарколог, Невролог, Психиатр, Психотерапевт)Сошникова Наталия Владимировна (Эндокринолог)Степанова Татьяна Владимировна (ЛОР (Оториноларинголог))Степашкина Анастасия Сергеевна (Гематолог, Пульмонолог, Терапевт)Сурова Лидия (Гирудотерапевт, Невролог, Терапевт)Суханова Оксана Александровна (Клинический фармаколог, Психолог)Сухих Данил Витальевич (Психиатр)Тумарец Кирилл Михайлович (Врач лечебной физкультуры, Врач спортивной медицины, Кинезитерапевт, Реабилитолог, Физиотерапевт)Турлыбекова Венера Равильевна (Врач общей практики, Педиатр)Устимова Вера Николаевна (Гематолог, Терапевт, Трансфузиолог)Фатеева Анастасия Александровна (Гастроэнтеролог, Диетолог, Психотерапевт, Эндокринолог)Федотова Татьяна Владимировна (Врач ультразвуковой диагностики, Гематолог, Терапевт)Фоминов Олег Эдуардович (Сексолог)Фоминов Олег Эдуардович (Сексолог)Фурманова Елена Александровна (Аллерголог, Иммунолог, Инфекционист, Педиатр)Хасанов Эльзар Халитович (Андролог, Врач ультразвуковой диагностики, Онколог, Уролог, Хирург)Хасанова Гульнара Сунагатулловна (Акушер, Врач ультразвуковой диагностики)Чупанова Аида (Акушер, Гинеколог)Чупанова Аида Идаятовна (Акушер, Гинеколог, Репродуктолог (ЭКО))Швайликова Инна Евненьевна (Окулист (Офтальмолог))Шибанова Мария Александровна (Нефролог, Терапевт)Штемберг Любовь Валерьевна (Невролог)Щепетова Ольга Александровна (Терапевт)Ягудин Денар Лукманович (ЛОР (Оториноларинголог))Ярвела Марианна Юрьевна (Психолог)
..Агабекян Нонна Вачагановна (Акушер, Гинеколог)Айзикович Борис Леонидович (Педиатр)Акмалов Эдуард Альбертович (Аллерголог, Врач спортивной медицины)Александров Павел Андреевич (Венеролог, Гепатолог, Инфекционист, Паразитолог, Эпидемиолог)Аристова Анастасия Михайловна (Андролог, Уролог, Хирург)Армашов Вадим Петрович (Хирург)Афанасьева Дарья Львовна (Кардиолог, Терапевт)Беляева Елена Александровна (Гинеколог, Невролог, Рефлексотерапевт)Бушаева Ольга Владимировна (Пульмонолог, Терапевт)Врублевская Елена (Педиатр)Гензе Ольга Владимировна (Генетик, Педиатр)Горохова Юлия Игоревна (Венеролог, Врач общей практики, Дерматолог)Григорьева Алла Сергеевна (Врач общей практики, Терапевт)Демидова Елена Леонидовна (Психолог, Психотерапевт)Денищук Иван Сергеевич (Андролог, Уролог)Димина Тамара Олеговна (Акушер, Аллерголог, Ангиохирург)Довгаль Анастасия Юрьевна (Маммолог, Онколог, Радиолог)Долгова Юлия Владимировна (Педиатр)Дьяконова Мария Алексеевна (Гериатр, Терапевт)Загумённая Анна Юрьевна (Врач спортивной медицины, Гирудотерапевт, Диетолог, Косметолог, Терапевт)Згоба Марьяна Игоревна (Окулист (Офтальмолог))Зинченко Вадим Васильевич (Рентгенолог, Хирург)Зорий Евген Владимирович (Невролог, Психолог, Терапевт, Хирург)Извозчикова Нина Владиславовна (Гастроэнтеролог, Дерматолог, Иммунолог, Инфекционист, Пульмонолог)Илона Игоревна (Врач общей практики, Гастроэнтеролог, Терапевт, Эндокринолог)Калягина Екатерина (Другая специальность)Карпенко Алик Викторович (Ортопед, Травматолог)Касимов Анар Физули оглы (Онколог, Хирург)Киреев Сергей Александрович (Психиатр, Психолог, Психотерапевт)Кирнос Марина Станиславовна (Стоматолог, Стоматолог детский, Стоматолог-терапевт)Колобова Юлия Сергеевна (Венеролог, Дерматолог, Косметолог, Миколог, Трихолог)Копежанова Гульсум (Акушер, Гинеколог)Кравцов Александр Васильевич (Нарколог, Психиатр)Красильников Андрей Викторович (Врач ультразвуковой диагностики, Медицинский директор, Флеболог, Хирург)Кряжевских Инна Петровна (Терапевт, Гастроэнтеролог)Кудряшова Светлана Петровна (Эндокринолог)Куртанидзе Ираклий Малхазович (Окулист (Офтальмолог))Кущ Елена Владимировна (Диетолог, Терапевт)Лазарева Татьяна Сергеевна (ЛОР (Оториноларинголог))Лаптева Лариса Ивановна (Невролог)Лебединская Татьяна Александровна (Психолог, Психотерапевт)Ледник Максим Леонидович (Венеролог, Дерматолог)Леонова Наталья Николаевна (Детский хирург)Литвиненко Станислав Григорьевич (Ортопед, Травматолог)Лямина Ирина Алексеевна (Акушер)Максименко Татьяна Константиновна (Инфекционист)МАЛЬКОВ РОМАН ЕВГЕНЬЕВИЧ (Диетолог, Остеопат, Реабилитолог)Мамедов Рамис (ЛОР (Оториноларинголог))Мартиросян Яков Ашотович (Детский хирург, Проктолог, Травматолог, Уролог, Хирург)Маряшина Юлия Александровна (Акушер, Венеролог, Врач ультразвуковой диагностики, Гинеколог, Педиатр)Матвеева Ярослава Дмитриевна (Педиатр)Мершед Хасан Имадович (Вертебролог, Нейрохирург)Миллер Ирина Васильевна (Невролог)Мильдзихова АЛЬБИНА Бексолтановна (Врач общей практики, Гинеколог, ЛОР (Оториноларинголог), Педиатр, Терапевт)Муратова Наталья Сергеевна (Врач общей практики, Диетолог)Мухорин Виктор Павлович (Нефролог)Наумов Алексей Алексеевич (Мануальный терапевт)Нетребин Антон Викторович (Акушер, Аллерголог, Ангиохирург)Никитина Анна Алексеевна (Окулист (Офтальмолог))Ольга Викторовна (Невролог, Неонатолог, Педиатр, Реабилитолог, Терапевт)Павлова Мария Игоревна (Стоматолог, Стоматолог-хирург, Челюстно-лицевой хирург)Панигрибко Сергей Леонидович (Венеролог, Дерматолог, Косметолог, Массажист, Миколог)Пантелеева Кристина Алексеевна (Невролог)Пастель Владимир Борисович (Ортопед, Ревматолог, Травматолог, Хирург)Паунок Анатолий Анатольевич (Андролог, Уролог)Першина Наталия Сергеевна (Невролог)Прокофьева Анастасия Михайловна (ЛОР (Оториноларинголог))Прохоров Иван Алексеевич (Нейрохирург, Хирург)Пушкарев Александр Вольдемарович (Гинеколог, Психотерапевт, Реабилитолог, Репродуктолог (ЭКО), Эндокринолог)Пьянцева Екатерина Вячеславна (Педиатр)Радевич Игорь Тадеушевич (Андролог, Венеролог, Сексолог, Уролог)Сапрыкина Ольга Александровна (Невролог)Свечникова Анастасия Евгеньевна (Стоматолог, Стоматолог детский, Стоматолог-ортопед, Стоматолог-терапевт, Стоматолог-хирург)Семений Александр Тимофеевич (Врач общей практики, Реабилитолог, Терапевт)Сергейчик Никита Сергеевич (Анестезиолог, Гомеопат)Силуянова Валерия Викторовна (Акушер, Врач ультразвуковой диагностики, Гинеколог)Соболь Андрей Аркадьевич (Кардиолог, Нарколог, Невролог, Психиатр, Психотерапевт)Сошникова Наталия Владимировна (Эндокринолог)Степанова Татьяна Владимировна (ЛОР (Оториноларинголог))Степашкина Анастасия Сергеевна (Гематолог, Пульмонолог, Терапевт)Сурова Лидия (Гирудотерапевт, Невролог, Терапевт)Суханова Оксана Александровна (Клинический фармаколог, Психолог)Сухих Данил Витальевич (Психиатр)Тумарец Кирилл Михайлович (Врач лечебной физкультуры, Врач спортивной медицины, Кинезитерапевт, Реабилитолог, Физиотерапевт)Турлыбекова Венера Равильевна (Врач общей практики, Педиатр)Устимова Вера Николаевна (Гематолог, Терапевт, Трансфузиолог)Фатеева Анастасия Александровна (Гастроэнтеролог, Диетолог, Психотерапевт, Эндокринолог)Федотова Татьяна Владимировна (Врач ультразвуковой диагностики, Гематолог, Терапевт)Фоминов Олег Эдуардович (Сексолог)Фоминов Олег Эдуардович (Сексолог)Фурманова Елена Александровна (Аллерголог, Иммунолог, Инфекционист, Педиатр)Хасанов Эльзар Халитович (Андролог, Врач ультразвуковой диагностики, Онколог, Уролог, Хирург)Хасанова Гульнара Сунагатулловна (Акушер, Врач ультразвуковой диагностики)Чупанова Аида (Акушер, Гинеколог)Чупанова Аида Идаятовна (Акушер, Гинеколог, Репродуктолог (ЭКО))Швайликова Инна Евненьевна (Окулист (Офтальмолог))Шибанова Мария Александровна (Нефролог, Терапевт)Штемберг Любовь Валерьевна (Невролог)Щепетова Ольга Александровна (Терапевт)Ягудин Денар Лукманович (ЛОР (Оториноларинголог))Ярвела Марианна Юрьевна (Психолог)
Описание проблемы:
Белые комочки в горле (на гландах, миндалинах) с неприятным запахом: причины и лечение
Белые комочки в горле, называемые также пробками, шариками или бляшками, представляют собой творожистые скопления в миндалинах, имеющие крайне неприятный запах.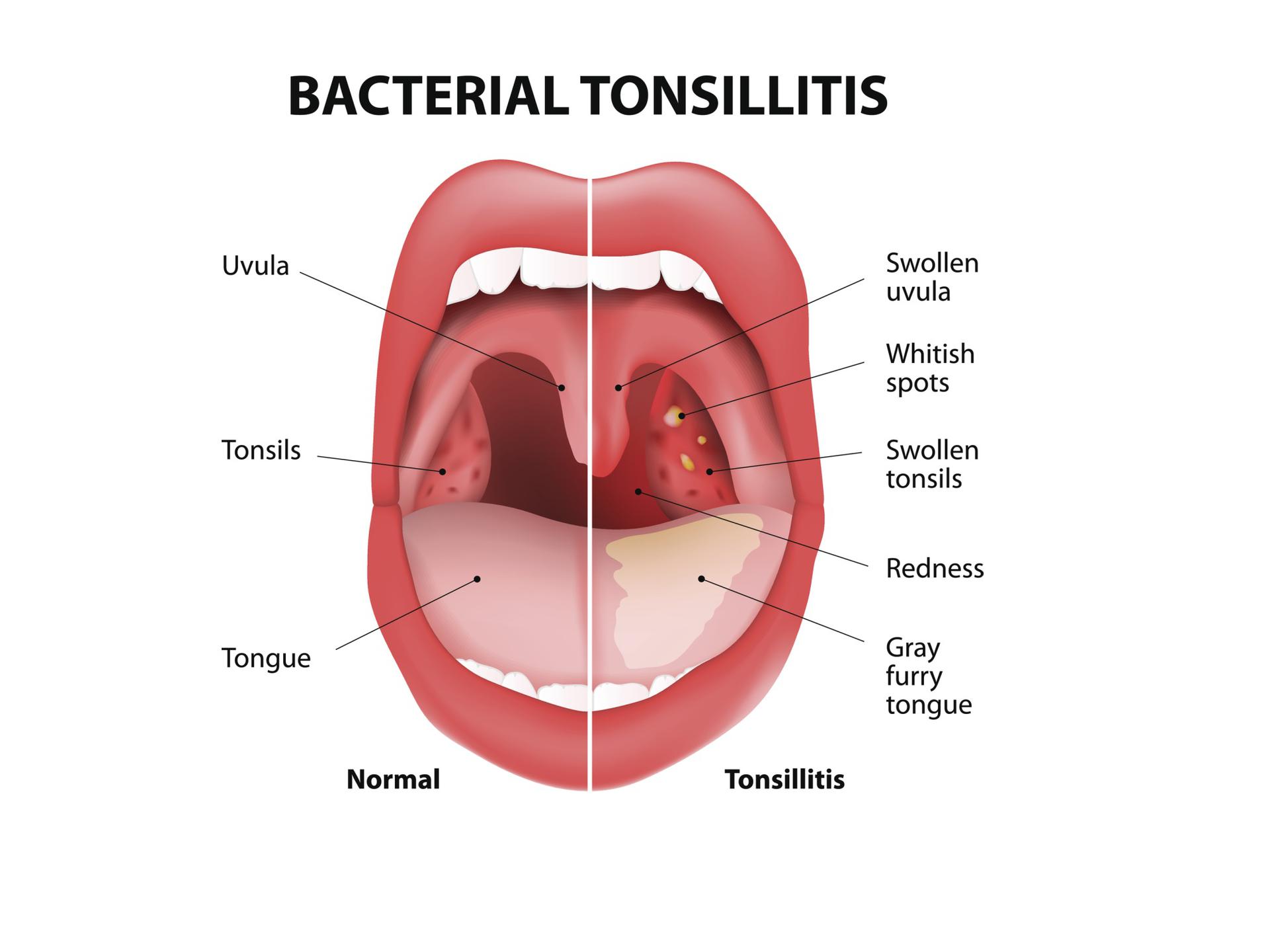 В зависимости от наличия и плотности отложенных солей пробки в горле бывают сероватые или желтые, но чаще всего имеют белый цвет. По размеру белые комочки на миндалинах могут достигать 1 см и быть хорошо видны невооруженным глазом, а могут быть очень маленькими. Их образование вызывается скоплением бактерий в ткани небных миндалин.
В зависимости от наличия и плотности отложенных солей пробки в горле бывают сероватые или желтые, но чаще всего имеют белый цвет. По размеру белые комочки на миндалинах могут достигать 1 см и быть хорошо видны невооруженным глазом, а могут быть очень маленькими. Их образование вызывается скоплением бактерий в ткани небных миндалин.
Причины образования
Белые комочки с неприятным запахом часто встречаются на миндалинах у людей, склонных к инфекционным заболеваниям и болезням лор-органов. Многие замечают белые бляшки в горле только тогда, когда появляется отвратительный запах из горла и, соответственно, нарушается качество жизни. Человек начинает жить с мыслью, что у него может постоянно вонять из горла, и потому подсознательно избегает общения с коллегами, не заводит новых знакомств и не стремится к контактам с противоположным полом. Шарик в горле люди часто обнаруживают случайно, например, рано утром, ведь иногда во время сна белые комочки из горла выходят самостоятельно или отхаркиваются вместе с мокротой при простуде.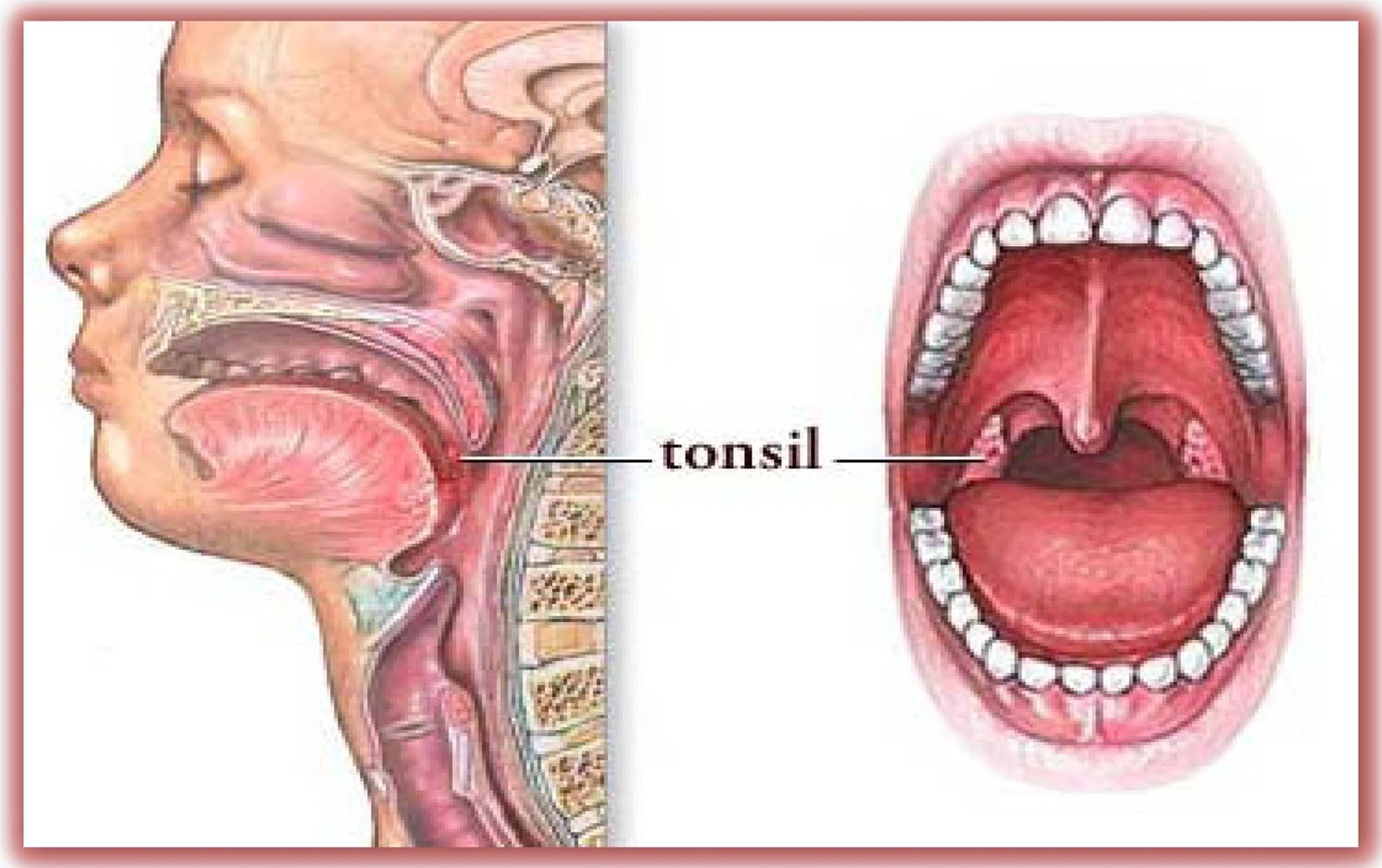 Иногда человек может чихнуть и заметить зловонные белые комки на носовом платке. Во время респираторного заболевания при самостоятельном осмотре больной замечает в горле что-то белое и, прикоснувшись к миндалине, выдавливает из нее зловонный шарик.
Иногда человек может чихнуть и заметить зловонные белые комки на носовом платке. Во время респираторного заболевания при самостоятельном осмотре больной замечает в горле что-то белое и, прикоснувшись к миндалине, выдавливает из нее зловонный шарик.
Столкнувшись с этой проблемой, большинство людей, не имея представления о том, как появились на горле белые пробки, пытаются избавиться от образований самостоятельно, выдавливая комки из миндалин пальцами, ватными палочками, спичками и другими предметами. Часто такие “народные” методы избавления от белых комочков в горле приводят к кровотечению из гланд или даже рвоте. Но проблема этим не решается, и даже выдавленные ручными способами зловонные пробки со временем появляются вновь. Иногда небольшие белые шарики могут отхаркиваться самостоятельно или вылетают во время кашля или чихания, но на их месте скоро образуются новые пробки.
Белые точки в горле являются не самостоятельным заболеванием, а симптомом довольно серьезной болезни – хронического тонзиллита (воспаления миндалин). Это заболевание часто встречается у детей, потому что защитная функция миндалин активизируется именно в детском возрасте. Родителям, заметившим, что у ребенка периодически образуются белые гнойники, необходимо как можно скорее обратиться за врачебной помощью. Дети, увидев, что у них изо рта время от времени выходят вонючие белые пробки, почти наверняка будут пытаться выдавить их самостоятельно и тем самым могут занести в ротовую полость новую инфекцию. Кроме того, само наличие пробок в горле сигнализирует о том, что в организме протекает воспаление, которое пагубно влияет на становление всей иммунной системы у ребенка.
Это заболевание часто встречается у детей, потому что защитная функция миндалин активизируется именно в детском возрасте. Родителям, заметившим, что у ребенка периодически образуются белые гнойники, необходимо как можно скорее обратиться за врачебной помощью. Дети, увидев, что у них изо рта время от времени выходят вонючие белые пробки, почти наверняка будут пытаться выдавить их самостоятельно и тем самым могут занести в ротовую полость новую инфекцию. Кроме того, само наличие пробок в горле сигнализирует о том, что в организме протекает воспаление, которое пагубно влияет на становление всей иммунной системы у ребенка.
Появление белых комочков в горле с неприятным запахом – лишь один из многих признаков болезни с очень опасными осложнениями. Потому при появлении перечисленных выше симптомов необходимо принять меры для лечения болезни. Самостоятельно хронический тонзиллит не проходит!
Хронический тонзиллит
Причины появления этого заболевания бывают разные, но основными факторами, провоцирующими развитие болезни и, как следствие, возникновение в гландах белых комочков, являются:
- частые ОРВИ и ангины, в результате которых образовались гнойники на гландах;
- хронический насморк;
- курение;
- частое и чрезмерное употребление алкоголя;
- проживание в местах с плохой экологией;
- работа на вредном производстве;
- несбалансированное питание, недостаток витаминов, сниженный иммунитет;
- постоянная подверженность стрессам, частые переживания, депрессии.

Хронический тонзиллит часто протекает без видимых симптомов. Человек может не подозревать, что является носителем серьезной инфекции ротовой полости. Но часто даже тот, кто обнаруживает выпавший из горла маленький шарик с неприятным запахом, не придает этому факту большого значения, полагая, что это кусочек непереваренной пищи.
Боль, першение, слизистые выделения из ротовой полости и ощущение комка в горле могут появляться всего несколько раз в год, и потому больной редко связывает эти симптомы с одной болезнью. Кроме того, на фоне хронического тонзиллита могут периодически появляться головные и боли в области шеи, сонливость, мокрый кашель, беспричинное чихание, усталость, незначительное повышение температуры по вечерам и даже чувство дискомфорта в груди. Как правило, люди не обращают на все эти симптомы должного внимания и не думают, что все они свидетельствуют о наличии вялотекущей, но серьезной болезни. В запущенных формах хронический тонзиллит может стать причиной сердечной недостаточности, ревматизма, поражений печени и почек, псориаза.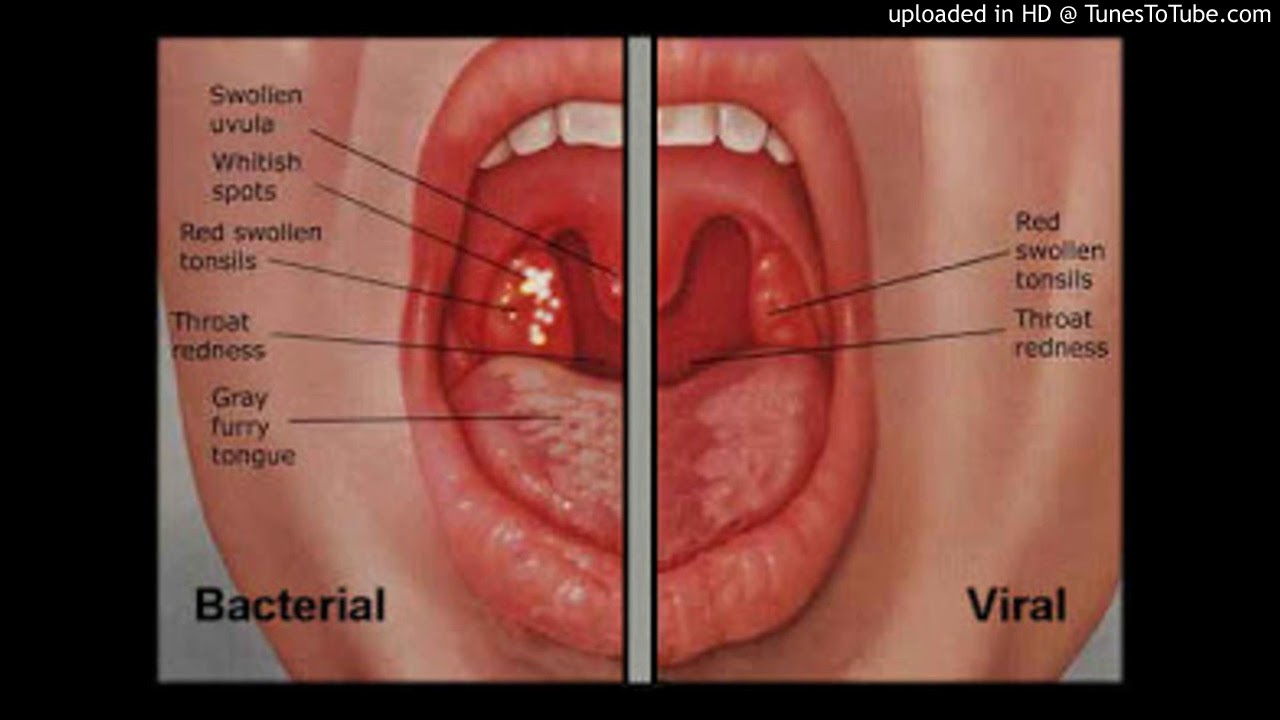 На фоне хронического тонзиллита также могут образоваться различные патологии суставов.
На фоне хронического тонзиллита также могут образоваться различные патологии суставов.
Миндалины нужны организму для фильтрации вредных веществ. Они как губка впитывают в себя идущие из дыхательных путей токсины, чтобы предотвратить их попадание внутрь организма. Практика удаления миндалин, повсеместно распространенная в прошлом, в настоящее время применяется только в крайних случаях, когда миндалины сами становятся очагом инфекций и вызывают развитие болезней внутренних органов. Ведь известно, что человек, у которого вырезали гланды, реже болеет воспалением горла, но зато другие болезни дыхательных путей, как правило, протекают у него в осложненных формах. В наше время разработаны и успешно применяются разнообразные нехирургические способы лечения хронического тонзиллита.
Как избавиться от проблемы?
Длительное время лечить хронический тонзиллит в домашних условиях не рекомендуется. При отсутствии необходимой терапии болезнь продолжает прогрессировать и может быстро выйти на более серьезный уровень. Способ лечения зараженных миндалин должен назначать врач в зависимости от стадии тонзиллита, общего самочувствия и наличия либо отсутствия других заболеваний. Может быть назначено как медикаментозное, так и лечение в домашних условиях. Однако в любом случае необходимо помнить, что удалять белые образования из миндалин самостоятельно при помощи твердых предметов категорически не рекомендуется.
Способ лечения зараженных миндалин должен назначать врач в зависимости от стадии тонзиллита, общего самочувствия и наличия либо отсутствия других заболеваний. Может быть назначено как медикаментозное, так и лечение в домашних условиях. Однако в любом случае необходимо помнить, что удалять белые образования из миндалин самостоятельно при помощи твердых предметов категорически не рекомендуется.
В домашних условиях для профилактики или до посещения врача можно полоскать горло легким раствором фурацилина, соли, соды или йода, настоями трав (ромашки, шалфея). Будьте осторожны с полосканием йодным раствором! На стакан теплой воды достаточно одной капли. Каждодневное полоскание не избавит от болезни, но поможет убрать многие белые комочки во рту и противный запах из ротовой полости.
В больнице для удаления гнойников на гландах и белых скоплений в миндалинах применяются полоскания и ингаляции.
Но даже после прохождения курса физиотерапевтического лечения через определенное время белые скопления в гландах могут образовываться вновь. При запущенной стадии хронического тонзиллита врач назначает медикаментозное лечение, заключающееся в применении антибиотиков, противовоспалительных, иммуностимулирующих средств, а также витаминов. И конечно, при обнаружении у себя хронического тонзиллита необходимо позаботиться о правильном питании, заняться физическими упражнениями, пить больше жидкости и чаще бывать на свежем воздухе.
При запущенной стадии хронического тонзиллита врач назначает медикаментозное лечение, заключающееся в применении антибиотиков, противовоспалительных, иммуностимулирующих средств, а также витаминов. И конечно, при обнаружении у себя хронического тонзиллита необходимо позаботиться о правильном питании, заняться физическими упражнениями, пить больше жидкости и чаще бывать на свежем воздухе.
В горле белые комочки
Изменено: 23 апреля 2018
Появление комочков в миндалинах может свидетельствовать о присутствии каких-либо заболеваний, например, ангина, ОРВИ, дифтерия. Но иногда они являются самостоятельными образованиями, которые протекают бессимптомно. Нередко они становятся причиной неприятного запаха изо рта.В медицине комочки в горле называют тонзиллолитами. На сегодня достоверные причины, почему возникает эта проблема, не выяснены, однако, существуют определённые состояния, при которых человек становится более склонным к появлению белых точек на гландах.
Размеры тонзиллолитов могут варьировать от 1 миллиметра до 1-2 сантиметров. Как правило, они мягкие и легко выходят из лакун, но в некоторых случаях становятся плотными и твёрдыми. Происходит это при отложении в них солей кальция.
По цвету они могут быть не только белыми, а и жёлтыми, красноватыми, коричневыми, серыми. Это зависит от присутствия воспаления. Формируются пробки из остатков пищи, которая задерживается в складках гланд, отмерших клеток лимфоидной ткани, также в них присутствует огромное число бактерий. При их разлагании появляется неприятный тухлый запах из ротовой полости.
По статистике данной проблеме больше подвержены мужчины, чем женщины. Также они чаще диагностируются при постоянно повторяющихся ангинах, воспалениях верхних дыхательных путей, рецидивах хронического тонзиллита. Нередко их удаётся обнаружить и у ребёнка.
Причины
Как уже было сказано, окончательно не установлено, почему образовываются белые комки.
Но есть группа риска, к которой относятся:
- частые простуды;
- хронический тонзиллит;
- курение;
- снижение иммунитета;
- употребление слишком холодной пищи;
- стрессы;
- переутомление.

Как правило, в тонзиллолитах присутствует такая патогенная микрофлора, как стафилококки, стрептококки, а иногда там удаётся обнаружить хламидии, микоплазму, дрожжевые грибы, вирусы.
Чем опасны белые пробки в миндалинах?
Если комочки в гландах являются самостоятельными образованиями и не сопровождаются другими симптомами, то опасности для здоровья нет. Но когда они сопровождаются болями в горле, запахом, гипертермией и другими признаками, то это может свидетельствовать о присутствии заболевания миндалин.
В таком случае нужно обращаться за помощью к специалисту, он установит диагноз и назначит соответствующее лечение.
Могут ли белые пробки в миндалинах быть причиной неприятного запаха изо рта?
Безусловно, эти образования могут привести к возникновению неприятного запаха из ротовой полости, так как присутствующие в них микроорганизмы продуцируют сероводород.
Однако, не стоит подобный симптом списывать только на пробки. Он может появиться и при проблемах с зубами. Так что лучше обратиться к доктору для выяснения истинной причины.
Так что лучше обратиться к доктору для выяснения истинной причины.
Как можно решить проблему белых пробок в гландах без операции?
Некоторые пытаются самостоятельно удалять пробки при помощи ложек, лопаток, палочек, зубных щёток и других подручных предметов. Но делать это категорически запрещено, так даже малейшее повреждение ткани может вызвать не только болезненные ощущения, но и стать причиной кровотечения.
Многие пациенты замечают, что комочки в горле выходят самостоятельно, если горло полоскать солевым раствором. В медицинских учреждениях их может удалить любой ЛОР-врач. Белые комки хорошо выходят при вымывании их пульсирующей струёй воды. Но такие методы лечения лишь на время избавят вас от этой проблемы.
Некоторые специалисты проводят лечение бляшек в лакунах путём назначения курса антибактериальных средств. Они борются с патологической микрофлорой и тем самым способствуют выходу тонзиллолитов.
Правда ли, что для того, чтобы избавиться от белых пробок на гландах нужно их вырезать?
В случаях, когда постоянные полоскания и вымывание не дают желаемого эффекта, а комочки в горле появляются вновь, вы можете поговорить с врачом о возможности удаления гланд.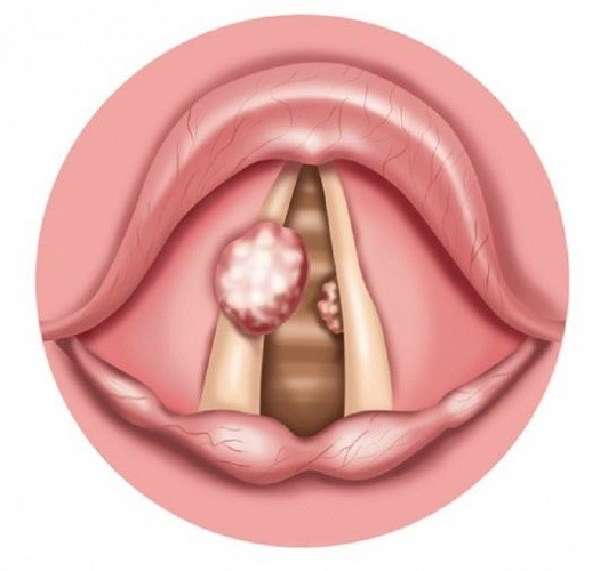 Он сможет оценить их состояние и скажет, стоит ли прибегать к такому методу лечения.
Он сможет оценить их состояние и скажет, стоит ли прибегать к такому методу лечения.
Что можно сделать в домашних условиях?
Если вы не знаете, почему белые бляшки постоянно появляются на миндалинах, но другие симптомы, свойственные воспалительным процессам в них отсутствуют, можно воспользоваться такими методами лечения:
- Полощите горло 1% раствором перекиси водорода, фурацилина, отварами ромашки, эвкалипта, шалфея. Проводите процедуру 4-6 раз в сутки. Она поможет снизить размножение патологичной микрофлоры в лакунах гланд, а также способствует более быстрому выходу комочков.
- Можно проводить и промывание миндалин, однако, эта процедура требует определённых навыков. Лучше, если её сделает опытный специалист. Так как неверная техника может привести к попаданию жидкости в дыхательные пути.
- Ингаляции. Этот способ лечения также даёт хороший результат. Необходимо заварить лекарственные травы (эвкалипт, шалфей, ромашку, календулу, кору дуба) и подышать парами.
 Также в них можно добавлять эфирные масла. Лучше всего для такой манипуляции подойдёт кедровое, эвкалиптовое, лавандовое.
Также в них можно добавлять эфирные масла. Лучше всего для такой манипуляции подойдёт кедровое, эвкалиптовое, лавандовое.
Помните, что удалять самостоятельно белые пробки лучше не стоит, так как это может стать причиной кровотечения, а также попадания инфекции в кровь и распространения её по всему организму.
Белые комочки в горле не всегда говорят о присутствии заболевания. И, хотя достоверно не установлено, почему они образовываются, лучше вовремя обратиться к врачу для установления возможных причин и своевременного их устранения.
Автор: Серенькая Ольга,
специально для Moylor.ru
Полезное видео о болезнях горла
Что это за шишка на моем половом члене?
Обеспокоены пятном, шишкой или наростом на половом члене? Вот несколько возможных причин.
Если вы беспокоитесь, обратитесь к терапевту или в местную клинику сексуального здоровья.
Перламутровые папулы полового члена
Это небольшие шишки телесного цвета, обычно обнаруживаемые на головке полового члена. Обычно они охватывают головку полового члена в 1-2 ряда.
Это нормальные шишки.Они не передаются половым путем и не вызваны плохой гигиеной. Они не вызывают симптомов и не требуют лечения.
пятна Фордайса
Пятна Фордайса — это маленькие желтоватые или белые пятна на головке или стержне полового члена. Пятна Фордайса — это сальные железы (крошечные железы, расположенные у поверхности кожи) без волосяных фолликулов.
Они также могут появляться на внутренней стороне щек или на губах и присутствуют у 80–95% взрослых.Пятна Фордайса обычно безвредны и не нуждаются в лечении.
Лимфоцеле
Это твердый отек, который внезапно появляется на стержне полового члена после секса или мастурбации.
Это случается, когда лимфатические каналы в половом члене временно заблокированы. Лимфа — это прозрачная жидкость, которая является частью иммунной системы организма.
Отек должен скоро исчезнуть и не вызовет никаких постоянных проблем.
Красный плоский лишай
Красный плоский лишай — это неинфекционная зудящая сыпь в виде пурпурно-красных шишек, которая может поражать многие участки тела, включая половой член.
Остроконечные кондиломы
Остроконечные кондиломы — это небольшие мясистые образования или бугорки, которые могут появиться на стержне, а иногда и на головке полового члена или под крайней плотью.
Они вызываются вирусом папилломы человека (ВПЧ), который является инфекцией, передающейся половым путем (ИППП).
Язвы или язвы
Болезненный волдырь или язва на половом члене могут быть вызваны герпесом, который является ИППП, вызванным вирусом простого герпеса.
Безболезненная рана или язва на половом члене могут быть вызваны сифилисом (другой ИППП).
Болезнь Пейрони
Болезнь Пейрони — это необычное заболевание, которое вызывает утолщение или твердую бляшку (налет) на стержне полового члена. Это может привести к искривлению полового члена в состоянии эрекции.
Для получения дополнительной информации прочтите «Нормально ли иметь искривленный пенис?»
Контагиозный моллюск
Контагиозный моллюск — вирусная кожная инфекция.Он вызывает на коже небольшие твердые выпуклые пятна, которые обычно образуются небольшими скоплениями.
Они могут поражать половой член и пах в целом, что считается ИППП.
Рак полового члена
Рак полового члена — это редкий тип рака, который может вызвать воспаление или уплотнение на половом члене, чаще всего на головке полового члена.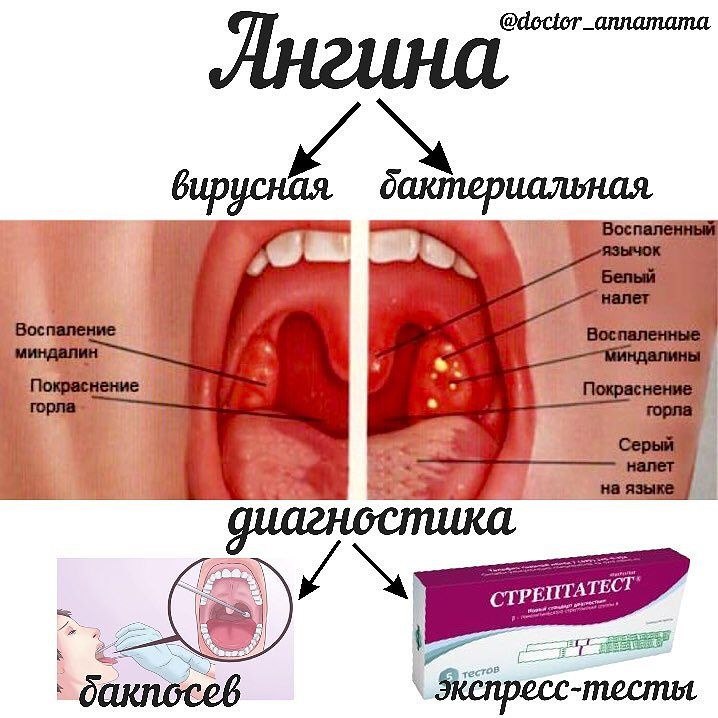
Подробнее о раке полового члена.
Дополнительная информация:
Последняя проверка страницы: 28 марта 2018 г.
Срок следующей проверки: 28 марта 2021 г.
Опухшие железы, грыжи и другие образования под кожей
Вас беспокоят опухшие железы или другие образования под кожей?
Есть
Обеспокоенность по поводу опухших желез или шишек под кожей
№
Обеспокоенность по поводу опухших желез или шишек под кожей
Сколько тебе лет?
Менее 12 лет
Менее 12 лет
12 лет и старше
12 лет и старше
Вы мужчина или женщина?
Почему мы задаем этот вопрос?
- Если вы трансгендер или небинарный, выберите пол, который соответствует вашим частям тела (например, яичникам, яичкам, простате, груди, пенису или влагалищу), которые у вас сейчас в районе, где у вас наблюдаются симптомы.

- Если ваши симптомы не связаны с этими органами, вы можете выбрать свой пол.
- Если у вас есть органы обоих полов, вам может потребоваться дважды пройти через этот инструмент сортировки (один раз как «мужские», а второй — как «женские»). Это гарантирует, что инструмент задает вам правильные вопросы.
Вы чувствуете комок в шее или горле?
Есть
Комок в горле или шее
№
Комок в горле или шее
Шишка образовалась быстро (в течение нескольких часов)?
Есть
Комок в шее или горле быстро развивается
№
Комок в шее или горле быстро развивается
У вас проблемы с дыханием (больше, чем заложенный нос)?Есть
Затрудненное дыхание, больше, чем заложенный нос
№
Затрудненное дыхание больше, чем заложенный нос
У вас проблемы с глотанием?
Можете ли вы вообще глотать пищу или жидкость?
Есть
Может глотать пищу или жидкости
№
Невозможно проглотить пищу или жидкости
Ваш голос хриплый без ясной причины?
Есть
Необъяснимая охриплость
№
Необъяснимая охриплость
Есть ли у вас симптомы гипертиреоза или гипотиреоза? Щитовидная железа находится на шее перед дыхательным горлом.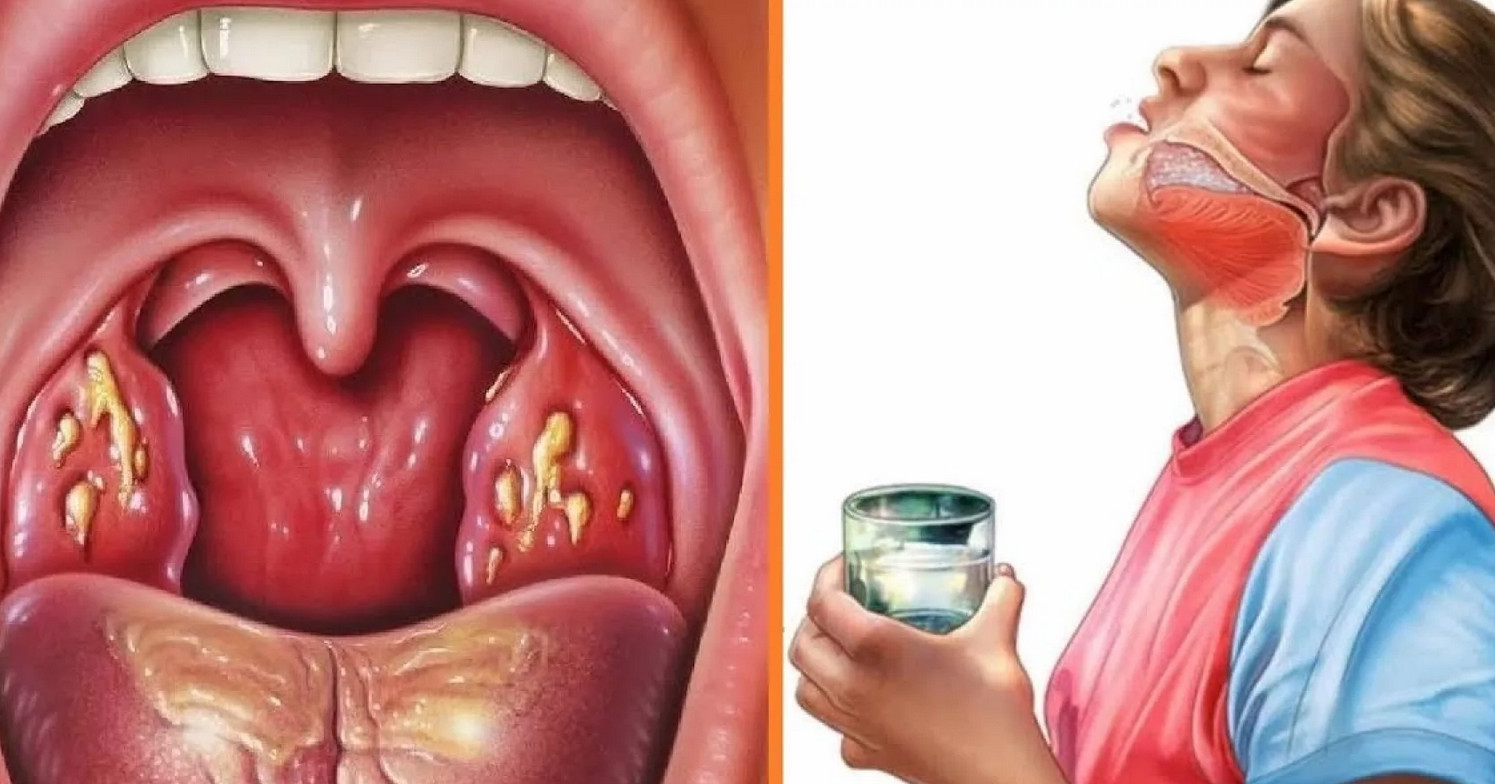 Если он не работает должным образом, он может опухнуть.
Если он не работает должным образом, он может опухнуть.
Есть
Симптомы гипертиреоза или гипотиреоза
№
Симптомы гипертиреоза или гипотиреоза
Есть ли красные полосы, отходящие от пораженного участка, или вытекающий из него гной?
У вас диабет, ослабленная иммунная система, заболевание периферических артерий или какое-либо хирургическое оборудование в этом районе? «Аппаратное обеспечение» включает в себя такие вещи, как искусственные суставы, пластины или винты, катетеры и медицинские насосы.
Есть
Диабет, проблемы с иммунитетом, заболевание периферических артерий или хирургическое оборудование в зоне поражения
№
Диабет, проблемы с иммунитетом, заболевание периферических артерий или хирургическое оборудование в зоне поражения
Как вы думаете, у вас может быть температура?
Насколько сильна боль по шкале от 0 до 10, если 0 — это отсутствие боли, а 10 — наихудшая боль, которую вы можете себе представить?от 8 до 10: сильная боль
Сильная боль
от 5 до 7: умеренная боль
Умеренная боль
от 1 до 4: легкая боль
Легкая боль
Продолжалась ли боль более 3 дней?
Есть
Боль более 3 дней
№
Боль более 3 дней
Это мягкая шишка возле пупка, в паху или в месте перенесенной операции?
Этот тип шишки может быть грыжей.
Есть
Мягкая припухлость возле пупка, паха или места операции
№
Мягкая припухлость возле пупка, паха или места операции
Уходит ли боль при надавливании на шишку?
Есть
Боль уходит при надавливании на комок
№
Боль уходит при надавливании на комок
Было ли у вас уплотнение или опухание железы более 2 недель?
Есть
Увеличение железы или уплотнение более 2 недель
№
Увеличение железы или уплотнение более 2 недель
Многие вещи могут повлиять на то, как ваше тело реагирует на симптом и какой уход может вам понадобиться. К ним относятся:
К ним относятся:
- Ваш возраст . Младенцы и пожилые люди обычно заболевают быстрее.
- Общее состояние вашего здоровья . Если у вас есть такое заболевание, как диабет, ВИЧ, рак или болезнь сердца, вам, возможно, придется уделять больше внимания определенным симптомам и как можно скорее обратиться за помощью.
- Лекарства, которые вы принимаете .Некоторые лекарства, такие как разжижители крови (антикоагулянты), лекарства, подавляющие иммунную систему, такие как стероиды или химиотерапия, лечебные травы или добавки, могут вызывать симптомы или ухудшать их.
- Недавние события со здоровьем , такие как операция или травма. Подобные события могут впоследствии вызвать симптомы или сделать их более серьезными.

- Привычки, связанные со здоровьем и образ жизни , такие как привычки в еде и физических упражнениях, курение, употребление алкоголя или наркотиков, половой анамнез и путешествия.
Попробуйте домашнее лечение
Вы ответили на все вопросы. Судя по вашим ответам, вы сможете решить эту проблему дома.
- Попробуйте домашнее лечение, чтобы облегчить симптомы.
- Позвоните своему врачу, если симптомы ухудшатся или у вас возникнут какие-либо проблемы (например, если симптомы не улучшаются, как вы ожидали).Вам может понадобиться помощь раньше.
Боль у взрослых и детей старшего возраста
- Сильная боль (от 8 до 10) : Боль настолько сильна, что вы не можете выдержать ее более нескольких часов, не можете спать и не можете делать ничего, кроме как сосредоточиться на боли.

- Умеренная боль (от 5 до 7) : Боль достаточно сильная, чтобы нарушить вашу нормальную деятельность и ваш сон, но вы можете терпеть ее часами или днями. Умеренная также может означать боль, которая приходит и уходит, даже если она очень сильная.
- Легкая боль (от 1 до 4) : Вы замечаете боль, но ее недостаточно, чтобы нарушить ваш сон или активность.
Симптомы инфекции могут включать:
- Усиление боли, отека, тепла или покраснения в области или вокруг нее.
- Красные полосы, ведущие из области.
- Гной вытекает из области.
- Лихорадка.
Определенные состояния здоровья и лекарства ослабляют способность иммунной системы бороться с инфекциями и болезнями. Вот некоторые примеры для взрослых:
- Заболевания, такие как диабет, рак, болезни сердца и ВИЧ / СПИД.
- Длительные проблемы с алкоголем и наркотиками.
- Стероидные лекарства, которые можно использовать для лечения различных состояний.
- Химиотерапия и лучевая терапия рака.
- Другие лекарства, применяемые для лечения аутоиммунных заболеваний.
- Лекарства, принимаемые после трансплантации органов.
- Отсутствие селезенки.
Гипертиреоз возникает, когда в вашем организме слишком много гормона щитовидной железы.
Симптомы гипертиреоза могут включать:
- Усталость.
- Мышечная слабость.
- Похудание.
- Потоотделение и непереносимость высоких температур.
- Быстрый пульс.
- Чувство раздражительности или беспокойства.
- Увеличенная щитовидная железа (ваша щитовидная железа находится на шее).
Гипотиреоз возникает, когда щитовидная железа не вырабатывает достаточное количество гормонов щитовидной железы.
Симптомы гипотиреоза могут включать:
- Усталость и слабость.
- Увеличение веса.
- Депрессия.
- Проблемы с памятью.
- Запор.
- Сухая кожа, ломкие ногти и грубые истонченные волосы.
- Невозможность переносить низкие температуры.
Мягкая шишка в одной из этих областей (пупок, пах, область после операции) может быть грыжей .Грыжа может возникнуть, когда мышечная стенка ослабляется, и часть внутреннего органа (часто часть кишечника) выходит наружу.
При грыже шишка может исчезнуть, когда вы надавите на нее или ложитесь, и может ухудшиться, когда вы кашляете. Это может быть, а может и не быть болезненным.
Симптомы затрудненного дыхания могут варьироваться от легких до тяжелых.Например:
- Вы можете почувствовать небольшую одышку, но все еще можете говорить (легкое затруднение дыхания), или вы можете настолько запыхаться, что вообще не можете говорить (серьезное затруднение дыхания).
- Возможно, вам становится трудно дышать при активности (легкое затруднение дыхания), или вам, возможно, придется очень много работать, чтобы дышать, даже когда вы находитесь в состоянии покоя (сильное затруднение дыхания).
Обратитесь за помощью сегодня
На основании ваших ответов, вам может скоро потребоваться медицинская помощь .Без медицинской помощи проблема, вероятно, не исчезнет.
- Позвоните своему врачу сегодня, чтобы обсудить симптомы и организовать лечение.
- Если вы не можете связаться со своим врачом или у вас его нет, обратитесь за помощью сегодня.
- Если сейчас вечер, наблюдайте за симптомами и обращайтесь за помощью утром.
- Если симптомы ухудшаются, скорее обратитесь за помощью.
Обратитесь за помощью сейчас
На основании ваших ответов, вам может потребоваться немедленная помощь . Без медицинской помощи проблема может усугубиться.
- Позвоните своему врачу, чтобы обсудить симптомы и организовать лечение.
- Если вы не можете связаться со своим врачом или у вас его нет, обратитесь за помощью в течение следующего часа.
- Вам не нужно вызывать скорую помощь, кроме случаев:
- Вы не можете безопасно передвигаться, ведя машину самостоятельно или попросив кого-то другого отвезти вас.
- Вы находитесь в районе, где интенсивное движение транспорта или другие проблемы могут замедлить работу.
Назначить встречу
Судя по вашим ответам, проблема не может быть улучшена без медицинской помощи.
- Запишитесь на прием к врачу в ближайшие 1-2 недели.
- Если возможно, попробуйте лечение в домашних условиях, пока вы ждете приема.
- Если симптомы ухудшатся или у вас возникнут какие-либо проблемы, позвоните своему врачу. Вам может понадобиться помощь раньше.
Позвоните 911 сейчас
Судя по вашим ответам, вам нужна неотложная помощь.
Позвоните 911 или в другие службы экстренной помощи сейчас .
Иногда люди не хотят звонить в службу 911. Они могут подумать, что их симптомы несерьезны или что они могут просто попросить кого-нибудь их водить. Или они могут быть обеспокоены стоимостью. Но, судя по вашим ответам, самый безопасный и быстрый способ получить необходимую помощь — это позвонить в службу 911, чтобы доставить вас в больницу.
Заболевания и опухоли слюнных желез
Не то, что вы ищете?Что такое болезнь слюнных желез?
Слюнные железы вырабатывают слюну для увлажнения рта, защиты зубов от кариеса и переваривания пищи. Три основных слюнных железы — это околоушная железа, подчелюстная железа (также называемая подчелюстной железой) и подъязычные железы.Слюна попадает в рот через маленькие трубочки, называемые протоками.
- Околоушная железа вырабатывает 25 процентов слюны и стекает в рот около верхних зубов.
- Поднижнечелюстная железа вырабатывает 70 процентов слюны и стекает в рот из-под языка.
- Подъязычная железа вырабатывает 5 процентов слюны и стекает в дно ротовой полости.
Кроме того, 600–1000 крошечных желез (малых слюнных желез) расположены на губах, внутренней стороне щеки и на слизистой оболочке рта и горла.
Наиболее частые проблемы в слюнной железе возникают, когда протоки закупориваются и слюна не может стекать.
Проблемы с воздуховодами
Сиалолитиаз (вздохните, бедра) — это заболевание, при котором в железах образуются крошечные слюнные камни. Камни, называемые сиалолитами, состоят из кальция.
Некоторые камни не вызывают никаких симптомов, но некоторые блокируют протоки. Отток слюны частично или полностью прекращается. Железа может увеличиться в размерах, и может развиться инфекция.
Сиаладенит (вздох а-ля Dent I tis) — болезненная инфекция слюнной железы. Обычно причиной являются стафилококк, стрептококк, Haemophilus influenzae или анаэробные бактерии. Заболевание часто встречается у пожилых людей, у которых есть камни в слюнных железах, но у младенцев может развиться сиаладенит в течение первых нескольких недель жизни.
Сиаладенит может стать серьезной инфекцией, если не лечить должным образом.
Вирусные инфекции , такие как эпидемический паротит, грипп, вирусы Коксаки, эховирус и цитомегаловирус, могут вызывать увеличение слюнных желез.
Кисты могут развиваться в слюнных железах после травм, инфекций, камней или опухолей. Иногда дети рождаются с кистами околоушной железы из-за проблем с ранним развитием ушей.
Опухоли
Большинство опухолей слюны доброкачественные (доброкачественные), но они также могут быть злокачественными. Большинство слюнных опухолей разрастается в околоушной железе.
Плеоморфные аденомы — наиболее частая опухоль околоушной железы. Растет медленно и доброкачественный.Плеоморфная аденома начинается с безболезненного образования на задней стороне челюсти, чуть ниже мочки уха. Это чаще встречается у женщин.
Доброкачественные плеоморфные аденомы также могут расти в поднижнечелюстных и малых слюнных железах, но реже, чем в околоушной.
Опухоль Вартина — вторая по распространенности доброкачественная опухоль околоушной железы. Это чаще встречается у пожилых мужчин.
Раковые (злокачественные) опухоли редко встречаются в слюнных железах и обычно возникают в возрасте от 50 до 60 лет.Некоторые виды растут быстро, а некоторые — медленно.
Другие заболевания слюнных желез
Синдром Сьегрена — хроническое заболевание. Белые кровяные тельца атакуют железы, производящие влагу, такие как слюнные железы, слезные железы, а иногда и потовые и сальные железы. Больше всего страдают женщины среднего возраста. Синдром Шегрена часто наблюдается у людей, страдающих ревматоидным артритом, волчанкой, склеродермией и полимиозитом.
Сиаладеноз — это безболезненное увеличение слюнной железы без известной причины.Околоушная железа обычно поражена.
Что вызывает заболевание слюнных желез?
Точная причина образования камней неизвестна, но определенные факторы могут способствовать этому состоянию:
- Обезвоживание, при котором слюна загустевает
- Уменьшение потребления пищи, что снижает потребность в слюне
- Антигистаминные препараты, лекарства от артериального давления, психиатрические препараты и другие лекарства, снижающие выработку слюны
Каковы факторы риска заболевания слюнных желез?
Факторы, повышающие риск развития сиаладенита:
- Обезвоживание, недоедание, расстройства пищевого поведения
- Недавняя операция, хроническое заболевание, рак, недоношенность
- Антигистаминные, мочегонные, психиатрические, артериальные, барбитураты
- История синдрома Шегрена
- Выдувание воздуха (игра на трубе, выдувание стекла)
Факторы риска плеоморфных аденом:
- Облучение
- Курение
Факторы риска рака слюнных желез:
- Синдром Сьегрена
- Воздействие радиации
- Курение
Сиаладеноз чаще развивается у людей:
- ожирение
- Беременные или кормящие грудью
- Истощение или расстройство пищевого поведения
- Алкоголики с циррозом печени
- Почечная недостаточность или проблемы с щитовидной железой
Каковы симптомы заболевания слюнных желез?
Сиалолитиаз обычно начинается с болезненного образования под языком.Камень блокирует отток слюны, поэтому во время еды может усилиться боль.
Сиаладенит образует болезненную шишку на щеке или под подбородком. Гной с неприятным привкусом стекает в рот. Может возникнуть лихорадка.
Генерализованные вирусные инфекции вызывают жар, головную боль, боли в мышцах и суставах во всем теле. Если вирус оседает в околоушных железах, обе стороны лица увеличиваются перед ушами.
Мукоцеле, обычная киста на внутренней стороне нижней губы, может лопнуть и истощить желтую слизистую.Другие кисты могут мешать есть, говорить или глотать.
При опухолях злокачественная или доброкачественная опухоль может вырасти в нёбе, на щеке, на языке или под подбородком. Часто светится медленно и болезненно.
Синдром Шегрена вызывает снижение влажности желез. Возможными симптомами являются сухость во рту, кариес, язвы во рту, увеличение слюнных желез, сиалолиты и рецидивирующие инфекции слюнных желез. Синдром также влияет на влажность глаз, что может вызвать хронические глазные инфекции, язвы роговицы и потерю зрения.
Сиаладеноз обычно безболезненный, но паратоидные железы увеличиваются.
Как диагностируется заболевание слюнных желез?
Ваш врач задаст вопросы о ваших симптомах и истории болезни. Во время медосмотра врач осмотрит вашу голову, шею и внутреннюю часть рта на наличие комков или болезненных участков.
Врач может заказать:
- Рентген, компьютерная томография или МРТ для поиска камней или опухолей
- Тонкоигольная биопсия для определения злокачественной опухоли
- Тесты функции слюны, глазные тесты и анализы крови для диагностики синдрома Шегрена
- Рентгеновский снимок сиалограммы с использованием красителя для выявления проблем в слюнных протоках
Как лечится заболевание слюнных желез?
Маленькие камни могут выйти из протока без лечения.Врач может удалить камень, нажав на него, если камень находится близко к отверстию протока.
Ультразвуковые волны можно использовать для дробления больших камней на мелкие части.
Глубокие или большие камни сложнее. Если их невозможно удалить и симптомы боли или инфекции сохраняются, возможно, потребуется удалить всю слюнную железу.
Бактериальные инфекции требуют приема антибиотиков и дополнительной жидкости внутрь или внутривенно. На инфицированную железу накладывают теплые компрессы.Жевание кислых конфет способствует выделению слюны. Для дренирования железы может потребоваться операция.
Антибиотики не помогают вылечить вирусную инфекцию. Организм должен использовать свою собственную систему защиты, чтобы избавиться от вируса. Постельный режим, повышенное потребление жидкости и парацетамол от лихорадки — лучшие способы помочь организму вылечиться.
Маленькие кисты могут стекать без лечения. При больших кистах может потребоваться операция.
Доброкачественные опухоли обычно требуют хирургического удаления. Некоторых лечат радиацией, чтобы они не вернулись.
Злокачественные опухоли по возможности требуют хирургического вмешательства. Некоторые опухоли требуют только хирургического вмешательства; другим требуется лучевая и химиотерапия в дополнение к операции. Лучевая и химиотерапия также используются при неоперабельных опухолях.
Выписанные лекарства уменьшают сухость во рту.
Паротидэктомия
Паротидэктомия — это удаление околоушной железы, самой большой слюнной железы. Паратоид обычно удаляют из-за опухоли, хронической инфекции или закупорки слюнной железы.Большинство опухолей околоушной железы не являются злокачественными.
Нерв, который закрывает глаза, сморщивает нос и перемещает губы, проходит через середину околоушной железы. Если железа большая и хирург не может удалить ее, может потребоваться обрезка небольших ветвей нерва. Во время восстановления нерва после операции может наблюдаться снижение подвижности лицевых мышц. Если движения лица не возвращаются полностью, реабилитация может помочь восстановить движения лица.
Хирурги считают железу двумя отдельными долями: поверхностной долей и глубокой долей.Лицевой нерв разделяет две доли. Околоушная железа обычно может быть удалена без необратимого повреждения лицевого нерва. Аппарат для мониторинга лицевого нерва, называемый стимулятором лицевого нерва, позволяет хирургам контролировать нерв во время операции.
Доброкачественные опухоли обычно требуют удаления только поверхностной доли. Но если доброкачественная опухоль находится глубоко в железе, может потребоваться частичное или полное удаление глубокой доли.
В большинстве случаев вся железа удаляется, если опухоль злокачественная.Если опухоль небольшая и низкосортная (не распространяется и не растет быстро), хирург может удалить только поверхностную долю.
Для паротидэктомии требуется общая анестезия.
Во время операции хирург определит количество ткани, которую следует удалить. После взятия железы или среза ее отправляют к патологоанатому.
Патологоанатом разрезает тонкий срез, замораживает его, окрашивает специальными красителями и исследует под микроскопом.Эта процедура называется замороженным разделом. Замороженный участок используется, чтобы определить, является ли опухоль злокачественной или доброкачественной, а также конкретный тип опухоли. Наиболее распространенный тип раковой опухоли головы и шеи называется плоскоклеточной карциномой.
После операции
После операции вы можете почувствовать:
- Онемение мочки уха и места разреза от рубца
- Слабые мышцы лица
Нервы, которые связаны с участками околоушной железы, вырабатывающими слюну, иногда связаны с нервами, контролирующими потоотделение кожи.Это может вызвать потливость кожи во время еды (синдром Фрея).
Редкое заболевание, называемое слюнной фистулой или сиалоцеле, может развиваться и вызывать просачивание слюны через кожу.
Поднижнечелюстная сиаладенэктомия
Поднижнечелюстная сиаладенэктомия используется при хронических инфекциях, камнях и опухолях. Опухоли поднижнечелюстных желез часто бывают злокачественными, и в этом случае необходимо удалить всю железу.
Многие другие железы во рту вырабатывают слюну, поэтому после удаления подчелюстной железы во рту будет достаточно слюны.
Хирургия подъязычных желез
Разрез для операции на подъязычной железе делается через рот. Ни на лице, ни на шее не делается разрезов.
Ключевые моменты
- Наиболее частые проблемы слюнной железы возникают, когда протоки закупориваются и слюна не может стекать.
- Причины включают обезвоживание, курение и облучение.
- Большинство опухолей слюны доброкачественные, и небольшие закупорки могут пройти без лечения.В тяжелых случаях может потребоваться удаление слюнной железы.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от визита к врачу:
- Знайте причину вашего визита и то, что вы хотите.
- Перед визитом запишите вопросы, на которые хотите получить ответы.
- Возьмите с собой кого-нибудь, кто поможет вам задать вопросы и запомнить, что вам говорит поставщик.
- Во время посещения запишите название нового диагноза и любые новые лекарства, методы лечения или тесты.Также запишите все новые инструкции, которые дает вам ваш провайдер.
- Узнайте, почему прописано новое лекарство или лечение и как они вам помогут. Также знайте, каковы побочные эффекты.
- Спросите, можно ли вылечить ваше состояние другими способами.
- Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
- Знайте, чего ожидать, если вы не примете лекарство, не пройдете тест или процедуру.
- Если вам назначена повторная встреча, запишите дату, время и цель этого визита.
- Узнайте, как можно связаться со своим поставщиком услуг, если у вас возникнут вопросы.
Опухшие железы | NHS inform
Увеличение лимфатических узлов обычно является признаком инфекции и, как правило, уменьшается после выздоровления. Однако иногда у них может быть более серьезная причина, и может потребоваться осмотр врача.
Лимфатические узлы (также называемые лимфатическими узлами) представляют собой комочки размером с горошину, содержащие лейкоциты.Они помогают бороться с бактериями, вирусами и всем остальным, что вызывает инфекцию. Они являются важной частью иммунной системы и встречаются по всему телу.
Железы могут увеличиваться более чем на несколько сантиметров в ответ на инфекцию или болезнь. Опухшие железы, известные с медицинской точки зрения как лимфаденопатия, могут ощущаться под подбородком, шеей, подмышками или пахом, где они могут быть более крупными скоплениями.
Набухание желез может быть вызвано множеством различных типов инфекции, например, простудой или железистой лихорадкой.Реже опухшие железы могут быть вызваны неинфекционным заболеванием, таким как ревматоидный артрит или даже рак.
Когда обращаться к вашему GP
Обратитесь к терапевту, если у вас опухшие железы, и:
- они не падают в течение нескольких недель или становятся больше
- они ощущаются жесткими или не двигаются при нажатии на них
- У вас также болит горло, и вам трудно глотать или дышать
- У вас также необъяснимая потеря веса, ночная потливость или стойкая высокая температура (жар)
- у вас нет явной инфекции и вы не чувствуете себя плохо
При необходимости ваш терапевт может запросить несколько тестов, чтобы определить причину.Они могут включать анализы крови, ультразвуковое сканирование или компьютерную томографию (КТ) и / или биопсию (когда из опухоли берут небольшой образец жидкости и исследуют).
Распространенные причины опухших желез
Увеличение лимфоузлов обычно вызвано относительно незначительной вирусной или бактериальной инфекцией, в том числе:
Железы в пораженной области часто внезапно становятся болезненными или болезненными. У вас также могут быть дополнительные симптомы, такие как боль в горле, кашель или лихорадка.
Эти инфекции обычно проходят сами по себе, и опухшие железы вскоре уменьшаются. Обычно вам просто нужно пить много жидкости, отдыхать и облегчать симптомы дома с помощью безрецептурных лекарств, таких как парацетамол или ибупрофен.
Обратитесь к терапевту, если ваши симптомы не улучшатся в течение нескольких недель.
Менее частые причины опухших желез
Реже опухание желез может быть результатом:
- Краснуха — вирусная инфекция, вызывающая красно-розовую кожную сыпь, состоящую из мелких пятен
- Корь — очень заразное вирусное заболевание, вызывающее характерные красные или коричневые пятна на коже
- цитомегаловирус (ЦМВ) — распространенный вирус, распространяющийся через жидкости организма, такие как слюна и моча
- Туберкулез (ТБ) — бактериальная инфекция, вызывающая постоянный кашель
- сифилис — бактериальная инфекция, обычно передающаяся при половом акте с инфицированным человеком
- Болезнь кошачьих царапин — бактериальная инфекция, вызванная царапиной от инфицированной кошки
- ВИЧ — вирус, атакующий иммунную систему и ослабляющий вашу способность бороться с инфекциями
- волчанка — когда иммунная система начинает атаковать суставы, кожу, клетки крови и органы тела
- Ревматоидный артрит — когда иммунная система начинает атаковать ткани, выстилающие суставы
- саркоидоз — при котором в органах тела развиваются небольшие пятна красной и опухшей ткани, называемые гранулемами.
Щелкните по ссылкам выше, чтобы получить дополнительную информацию об этих условиях.
Может быть, это рак?
Иногда опухшие железы могут быть признаком рака, который начался в другом месте тела и распространился на лимфатические узлы, или типа рака, поражающего лейкоциты, такого как неходжкинская лимфома или хронический лимфолейкоз.
Увеличение желез с большей вероятностью вызвано раком, если они:
- не исчезают в течение нескольких недель и постепенно увеличиваются
- безболезненны и твердые или твердые при прикосновении к ним
- возникают с другими симптомами, такими как ночная потливость и потеря веса
Обратитесь к терапевту, если ваши железы опухли более двух недель.Отек, вероятно, является результатом незлокачественного заболевания, но лучше убедиться в этом, поставив правильный диагноз.
комков | Грудь, шея, горло, пах | Симптомы и лечение
Каковы общие причины образования шишки?
Возможные причины образования шишки зависят от того, в какой части тела появляется шишка. Некоторые типы шишек могут возникать в самых разных частях тела. Другие типы шишек характерны только для одной части вашего тела.
Повреждение любой части тела может вызвать опухоль или уплотнение.Если опухоль или шишка очень болезненны, вам следует обратиться к врачу (или обратиться в местную больницу для оказания неотложной помощи), если вы считаете, что травма могла стать причиной перелома кости.
Другие распространенные примеры опухолей, которые могут возникать в разных частях тела, включают следующее. См. Ссылки для получения дополнительной информации о каждом типе уплотнения:
- Эпидермоидные и волосистые кисты (сальные кисты) . Они выглядят как небольшие гладкие комочки под поверхностью вашей кожи. Как правило, они не являются злокачественными (доброкачественными) и обычно не причиняют вреда или проблем.См. Отдельную брошюру под названием Эпидермоидные и волосистые кисты (кисты сальных желез).
- Липома . Липома — это доброкачественная жировая опухоль, которая обычно не вызывает никаких симптомов или проблем. Липомы часто возникают на плече, спине, груди или руке. Большинство липом имеют небольшие размеры, и их лучше оставить в покое. Более крупные липомы можно удалить с помощью простой операции, проводимой под местной анестезией. См. Отдельную брошюру «Липома».
- Увеличение лимфатических узлов . Увеличение лимфатических узлов чаще всего ощущается в области шеи , подмышкой или в области паха .Большинство опухших лимфатических узлов вызвано инфекцией. Увеличение лимфатических узлов может иногда быть вызвано более серьезными заболеваниями, такими как рак. См. Отдельную брошюру «Увеличение лимфатических узлов».
- Абсцесс кожи . Абсцесс — это скопление гноя. Большинство абсцессов образуются прямо под кожей. Фурункул — самый распространенный пример. В этом случае корень волоса заражается и перерастает в небольшой абсцесс. Симптомы кожного абсцесса включают отек, покраснение, боль и тепло на пораженном участке.См. Отдельную брошюру «Абсцесс».
Рак кожи обычно вызывает изменение внешнего вида вашей кожи. Рак кожи обычно не вызывает образования опухоли. См. Отдельную брошюру «Типы рака кожи».
Какие еще возможные причины образования шишки?
Некоторые типы шишек характерны только для одной части вашего тела. Есть много разных причин появления шишек, но наиболее частыми примерами являются следующие:
Шишка на лице
Возможные причины шишки на лице включают:
- Отек века, такой как ячмень или халязион.См. Отдельные буклеты «Ячмень и Халазион».
- Набухание слюнной железы, которое может быть вызвано многими причинами, включая камень в слюнной железе или инфекцию свинки. См. Отдельные брошюры под названием «Камни в слюнных железах (слюнные камни)» и «Свинка».
Шишка в шее или горле
К наиболее частым причинам шишек на шее относятся опухшие лимфатические узлы или увеличенная щитовидная железа. Увеличенная щитовидная железа может быть увеличением всей щитовидной железы (зоб) или может быть шишкой в одной части щитовидной железы.
См. Отдельные брошюры «Увеличение лимфатических узлов и зоб (опухоль щитовидной железы)».
Шишка в груди
Шишка в груди — обычное явление, и большинство шишек в груди не вызвано раком груди. Тем не менее, любые необычные изменения в груди, в том числе появление уплотнения, всегда следует как можно скорее проверить у врача.
Это относится как к мужчинам, так и к женщинам. У мужчин также может образоваться уплотнение в груди, а также может быть рак груди (хотя это редкость по сравнению с женщинами).
См. Отдельную брошюру «Шишки в груди».
Шишка в паху
К наиболее частым причинам образования шишки в паху относятся грыжа или увеличение лимфатических узлов.
См. Отдельную брошюру «Грыжа».
Шишка в мошонке
Большинство шишек в мошонке безвредны и не являются раком. Однако любому мужчине, у которого есть опухоль в мошонке, следует как можно скорее обратиться к врачу.
См. Отдельную брошюру «Шишки, боль и отек мошонки».
Шишка вокруг заднего прохода (ануса)
К причинам образования шишки возле заднего прохода относятся:
Шишка на руке, запястье, пальце или верхней части стопы
Шишка на руке, запястье, пальце или верхняя часть стопы может быть ганглием. Это тип кисты, которая образуется вокруг суставов или сухожилий.
См. Отдельную брошюру «Ганглион».
Раковые опухоли
В наши дни большинство людей хорошо осведомлены о раке. Люди часто беспокоятся о том, что любая обнаруженная шишка может быть раковой.Хотя большинство опухолей не являются раком, есть определенные особенности, которые повышают вероятность этого.
К ним относится шишка:
- Очень твердое тело, когда вы его чувствуете.
- Имеет неправильный контур.
- Кажется, прикреплено к коже (или другим структурам) вокруг него.
Многие опухоли болезненны, но боль обычно не является признаком раковых опухолей. Более вероятны другие причины образования шишки, например инфицированная киста или лимфатическая железа. Все же разумно проверить шишку, так как вам может потребоваться другое лечение.
Когда следует обратиться к врачу по поводу опухоли?
Большинство шишек безвредны и не нуждаются в лечении. Однако очень важно обратиться к терапевту, если:
- Шишка на ощупь твердая или твердая.
- Шишка болезненная.
- Шишка становится больше.
- Шишка полностью не исчезает в течение двух недель.
- Вы чувствуете себя плохо с высокой температурой (лихорадкой) или симптомами гриппа.
- Вы недавно похудели, не соблюдая диеты.
- У вас есть другие необъяснимые симптомы.
- Шишка возвращается после удаления.
Твердая шишка за ухом: 6 возможных причин и что делать
В большинстве случаев твердая шишка за ухом не вызывает боли, зуда или дискомфорта, и поэтому обычно не является признаком чего-то опасного. все, просто знак, который может появиться при таких простых ситуациях, как прыщи или доброкачественная киста.
Однако шишка также может быть вызвана инфекцией в этой области, требующей большего внимания и соответствующего лечения.Таким образом, если шишка вызывает боль, исчезает долго, имеет неправильную форму или увеличивается в размерах, очень важно обратиться к дерматологу или терапевту, чтобы определить причину и начать лечение.
Как указано, твердая шишка за ухом может иметь несколько возможных причин:
1. Инфекция
Шишка за ухом может быть вызвана инфекциями в горле или шее, такими как фарингит, простуда, грипп, мононуклеоз , отит, конъюнктивит, герпес, кариес, гингивит или корь.Это происходит из-за увеличения лимфатических узлов в этой области, которые увеличиваются в размерах по мере того, как организм борется с инфекцией.
Когда это происходит, важно не прикасаться к опухшей области, чтобы ускорить выздоровление, поскольку узлы медленно возвращаются к своему первоначальному размеру, как только основная инфекция была вылечена.
2. Угри
Угри возникают, когда поры кожи закупориваются из-за чрезмерной выработки кожного сала сальными железами, расположенными у основания волосяного фолликула.Кожный жир, вырабатываемый этими железами, смешивается с мертвыми клетками кожи, и затем эта смесь образует прыщик, который может опухать и становиться болезненным.
В более редких случаях прыщи могут поражать кожу за ухом, вызывая образование шишки, которая может исчезнуть сама по себе.
3. Киста сальной железы
Киста сальной железы — это уплотнение, которое образуется под кожей и состоит из вещества, называемого кожным салом, которое может появляться в любой области тела. Обычно он мягкий на ощупь, может двигаться при прикосновении или нажатии и обычно не болит, если только он не опух, не чувствителен и не краснеет, становясь болезненным.Дерматолог может порекомендовать небольшую операцию по удалению кисты.
Круглая мягкая шишка на коже также может быть липомой, типом доброкачественной опухоли, состоящей из жировых клеток, которую также необходимо удалить хирургическим путем или липосакцией.
4. Мастоидит
Мастоидит — это инфекция в кости, расположенной за ухом, которая может возникнуть после ушной инфекции, особенно при неправильном лечении.
Это состояние чаще встречается у детей в возрасте до 2 лет, но может возникать в любом возрасте и иметь другие симптомы, такие как головные боли, снижение слуха и выход жидкости из уха.
5. Липома
Липома — это уплотнение, которое не вызывает боли или других симптомов. Это чрезмерный рост жировых клеток, которые могут появиться в любом месте тела и медленно увеличиваться.
Липома отличается от кисты сальной железы своим строением. Липома состоит из жировых клеток, а сальная киста — из кожного сала; однако лечение всегда одно и то же: операция по удалению фиброзной капсулы.
6. Увеличение лимфатических узлов
Лимфатические узлы, также известные как лимфатические узлы, разбросаны по всему телу, и когда они увеличиваются, это обычно означает инфекцию или воспаление области, в которой они появляются.они также могут опухать из-за аутоиммунных заболеваний, приема лекарств или даже рака головы и шеи или, например, лимфомы.
Комки, как правило, имеют доброкачественные и временные причины, они достигают нескольких миллиметров в диаметре и исчезают в течение примерно 3–30 дней. Однако, если они продолжают расти, длятся дольше 30 дней или если у вас есть другие симптомы, такие как потеря веса и лихорадка, важно обратиться к врачу за соответствующим лечением.
Когда обращаться за медицинской помощью
Рекомендуется обратиться к врачу, если опухоль появляется внезапно, не двигается при прикосновении, сохраняется в течение длительного времени или имеет другие признаки и симптомы, такие как:
- Боль и покраснение;
- Увеличение размера;
- Выделяет гной или другую жидкость;
- Затруднения при движении головой или шеей;
- Затрудненное глотание.
В этих случаях врач может осмотреть уплотнение на основании его внешнего вида и реакции на прикосновение, а также оценить другие симптомы, такие как жар и озноб, которые могут указывать на инфекцию. Если уплотнение болезненное, это может быть признаком абсцесса или прыща.
Лечение во многом зависит от происхождения опухоли, которая может исчезнуть без какого-либо лечения или может потребоваться антибиотик или даже операция.
Была ли эта информация полезной?Ваше мнение важно! Напишите здесь, как мы можем улучшить наш текст:
бугорков, шишек и кист — Оуэн Браун Колумбия, доктор медицины: доктор медицины, специалисты по венам и коже
С кожей связаны буквально сотни различных видов шишек, шишек и кист.К счастью, большинство из них безвредны и безболезненны. В приведенной ниже таблице представлены некоторые из наиболее распространенных форм уплотнений, шишек и кист.
Дерматофибромы
Характеристики
- Красный, коричневый или фиолетовый нарост; в целом доброкачественный
- Обычно обнаруживается на руках и ногах
- Ощущается как твердое уплотнение
- Может вызывать зуд, нежность при прикосновении, а иногда и боль
Лечение
- Обычно не требует лечения
- Чаще всего удаление с помощью хирургическое иссечение или криотерапия (замораживание жидким азотом)
Эпидермоидные кисты (сальные кисты)
Характеристики
- Небольшие круглые бугорки, обычно белые или желтые
- Формируются из заблокированных сальных желез на коже
- Чаще всего появляются на лице, спине, шее, туловище и гениталиях
- Обычно доброкачественные; иногда приводит к базальноклеточному или плоскоклеточному раку кожи
- В случае инфицирования становится красным и болезненным
- Могут образовываться густые желтые, похожие на сыр выделения при сдавливании
Лечение
- Антибиотики могут быть прописаны, если есть основная инфекция
- Дерматолог удаляет выделения и мешочек (капсулу), которые составляют стенки кисты, чтобы предотвратить рецидив
- Лазерная хирургия может использоваться для чувствительных участков кожи, таких как лицо
Фолликулит
Характеристики
- Красные прыщики вокруг участков с волосами
- Воспаление волосяных фолликулов
- Вызвано инфекцией, химическим или физическим раздражением (например,ж., бритье, ткани)
- Более высокая заболеваемость среди людей с диабетом, ожирением или лиц с ослабленной иммунной системой
Лечение
- Местные антибиотики
- Пероральные антибиотики
- Противогрибковые препараты
- Устранение причины
Кератоакантома
Характеристики
- Красные, куполообразные, толстые бугорки с кратерами в центре
- Аномальный рост волосковых клеток
- Спровоцировано незначительным повреждением кожи, таким как порез или укус насекомого
- Ультрафиолет излучение от воздействия солнца является наиболее распространенным фактором риска
Лечение
- Криотерапия (замораживание шишки жидким азотом
- Выскабливание (вырезание или соскабливание хирургическим путем)
Пиларисный кератоз
Характеристики
- Sm все, грубые белые или красные шишки, которые не зудят и не болят
- Обычно хуже в зимние месяцы или когда низкая влажность и кожа становится сухой
Лечение
- Обычно не требует лечения
- В большинстве случаев исчезает самостоятельно к 30 годам
- Интенсивное увлажнение — первая линия лечения
- В более сложных случаях использование лечебных кремов с мочевиной или альфа-гидроксикислотами
Липомы
Характеристики
- Мягкий опухоли жировой ткани или узелки под поверхностью кожи
- Обычно медленно растут и доброкачественные
- Чаще всего появляются на туловище, плечах и шее
- Могут быть единичными или множественными
- Обычно безболезненны, если не оказывают давления на нерв
Лечение
- Обычно не требует лечения, кроме случаев сдавливания окружающая ткань
- Легко удалить путем иссечения
Нейрофибромы
Характеристики
- Мягкие мясистые образования под кожей
- Медленно растущие, в целом доброкачественные и безболезненные
- Боль может указывать на необходимость обращения за медицинской помощью
- Может произойти поражение электрическим током при прикосновении
Лечение
- Обычно не требует лечения, особенно если оно не вызывает никаких симптомов
- При поражении нерва его можно удалить хирургическим путем
Кисты кожи
Характеристики
- Закрытые тканевые карманы, которые могут быть заполнены жидкостью или гноем
- Могут появиться в любом месте кожи
- Гладкие на ощупь; ощущение горошины под поверхностью
- Медленно растет, обычно безболезненно и безболезненно
- Требует внимания только в случае инфицирования или воспаления
Лечение
- Обычно не требует лечения; часто исчезает сама по себе
- Может потребоваться дренирование у врача
- Воспаленные кисты реагируют на инъекцию кортизона, в результате чего киста сморщивается



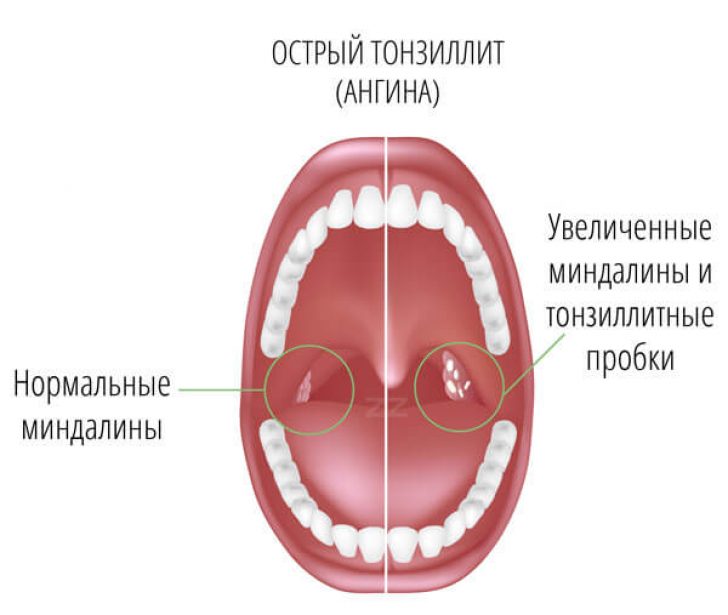
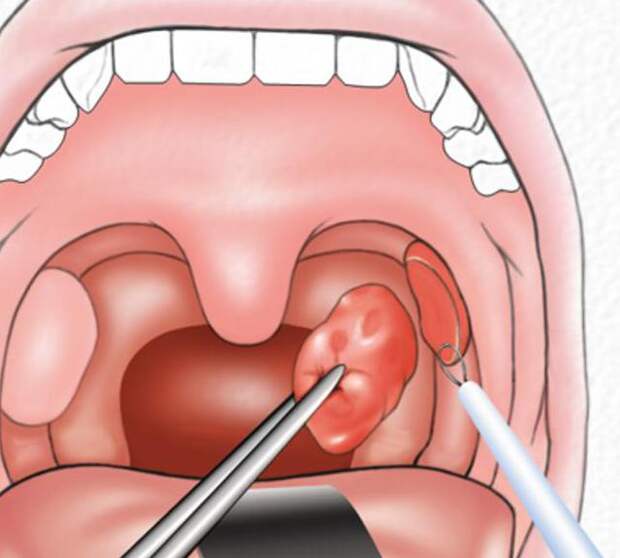

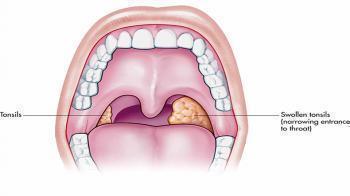
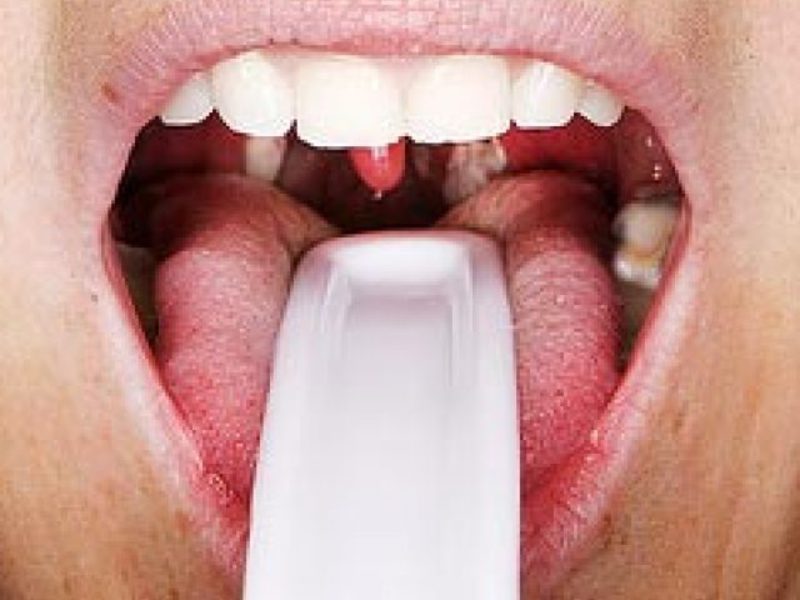 Прописывается для лечения ангины, хронического тонзиллита и дифтерии. Применяется при ощущении кома в горле, воспалении и опухании миндалин, возникновении язв на задней стенке глотки, опухании лимфатических узлов, отхаркивании белых комочков. Особенно эффективен в тех случаях, когда поражена правая половина горла.
Прописывается для лечения ангины, хронического тонзиллита и дифтерии. Применяется при ощущении кома в горле, воспалении и опухании миндалин, возникновении язв на задней стенке глотки, опухании лимфатических узлов, отхаркивании белых комочков. Особенно эффективен в тех случаях, когда поражена правая половина горла. Используется при лечении обострений хронического тонзиллита, который сопровождается образованием белых комочков на горле, неприятным запахом из ротовой полости. В безопасных дозах это средство разрешено к применению у детей.
Используется при лечении обострений хронического тонзиллита, который сопровождается образованием белых комочков на горле, неприятным запахом из ротовой полости. В безопасных дозах это средство разрешено к применению у детей.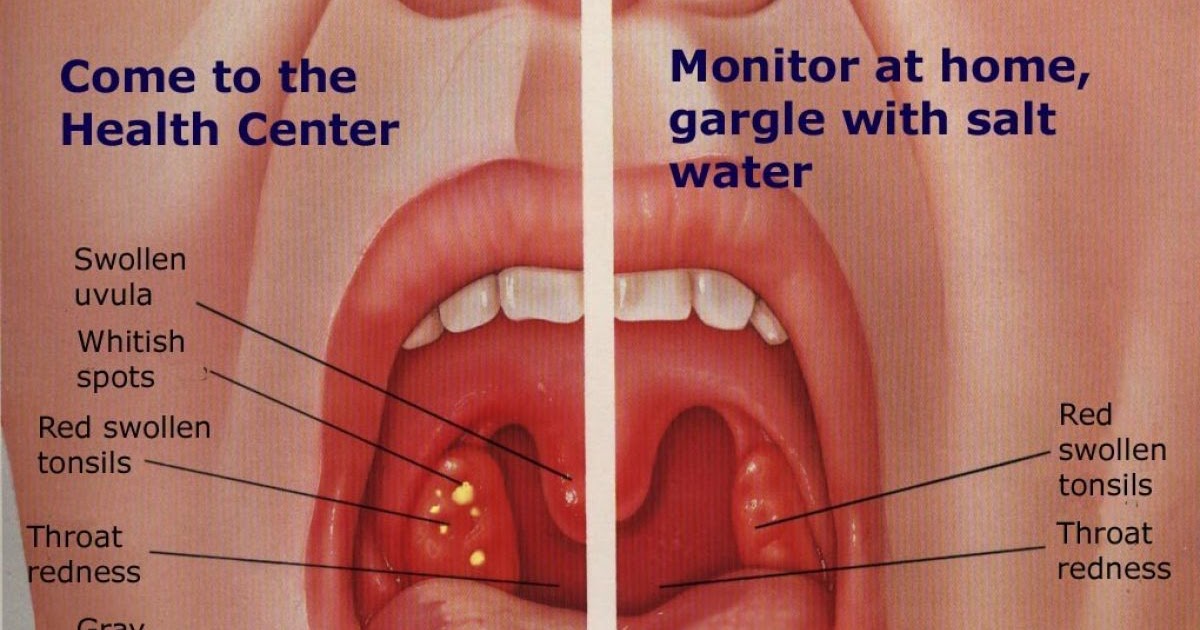
 Также в них можно добавлять эфирные масла. Лучше всего для такой манипуляции подойдёт кедровое, эвкалиптовое, лавандовое.
Также в них можно добавлять эфирные масла. Лучше всего для такой манипуляции подойдёт кедровое, эвкалиптовое, лавандовое.