Воспалительные заболевания наружного и среднего уха
Острый наружный отит (фурункул)
Воспаление кожи хрящевой части наружного слухового прохода носит название «острый наружный отит».Симптомы — боли в ухе, боли при давлении на козелок, жевании (при локализации фурункула на передней стенке), потягивании кзади ушной раковины (при локализации на задней стенке), соответственно возможна припухлость кпереди от ушной раковины или в области заушной складки. Боли при надавливании на сосцевидный отросток усиливаются по направлению к ушной складке, тогда как при мастоидите, наоборот, — по направлению кзади, к площадке сосцевидного отростка.
Наблюдается сужение наружного слухового прохода различной степени выраженности, возможен лимфаденит предушных лимфатических узлов. Барабанная перепонка не воспалена. Слух не страдает (в отсутствие резкого сужения наружного слухового прохода). При дифференциальной диагностике следует иметь в виду отслойку холсстеатомой кожи задней стенки наружного слухового прохода при хроническом гнойном среднем отите.
Лечение. В наружный слуховой проход вводят турунды с борным спиртом или жидкостью Бурова, назначают УВЧ-терапию на область уха. При сильных болях, высокой температуре тела применяют антибиотики (олететрин, доксициклин, эритромицин, вибрамицин) в течение 6—7 дней под контролем динамики процесса. Такое же лечение проводят при гнойных выделениях из вскрывшегося фурункула.
Разрез делают лишь при флюктуирующем абсцессе. При затянувшемся воспалительном процессе внутримышечные инъекции антибиотиков, аутогемотерапия, местно стафилококковый анатоксин.
При рецидивирующем фурункулезе обязательны аутогемотерапия, анализ крови на содержание сахара для исключения диабета, витаминотерапия (преимущественно группа D).
Острый диффузный наружный отит
Данное заболевание представляет собой воспаление кожи хрящевого и костного отделов наружного слухового прохода. Симптомы — гиперемия, отечность, мок1гущие участки вследствие отторжения поверхностного слоя кожи. При распространении процесса на барабанную перепонку появляются незначительные выделения с нерезкой гиперемией барабанной перепонки (мирингит). Боли в ухе сменяются зудом, иногда сильным. Температура тела чаще субфебриальная. Возможен лимфаденит регионарных узлов, как и при фурункуле уха.Могут возникнуть затруднения при дифференциальной диагностике острого диффузного наружного отита и гнойного среднего отита (важно учитывать динамику процесса, состояние слуха, результаты рентгенографии височной кости), грибкового отита (нередко сочетание обоих поражений), экземы, псориаза, пруритуса, импетиго и др. В неясных случаях могут потребоваться бактериологическое и микологическое исследования, исследование крови на сахар, консультация дерматолога и т. д.
Лечение. Промывание теплой водой с дезинфицирующими средствами или 1 % уксусом с последующим высушиванием; при сильном воспалительном процессе смазывание 1 % раствором бриллиантового зеленого или 3— 5 % раствором нитрата серебра, кортикостероидные мази «Флуцинар», «Локакортен», «Оксикорт»; после стихания острых воспалительных явлений для предупреждения рецидива 3 % уксуснокислый спирт в каплях.
При более тяжелом течении — антибиотики, сильных болях — седативные средства, аллергических проявлениях — диазолин, димедрол, тавегил и т. д. Из физиотерапевтических процедур — токи УВЧ, ультрафиолетовое облучение, переменное магнитное поле низкой частоты. При подозрении на грибковое поражение следует прежде всего провести специфическое лечение (нитрофунгин, нистатин) и, если возможно, направить больного на специальное микологическое исследование.
Рожистое воспаление ушной раковины
Заболевание возникает в результате стрептококковой инфекции (чаще всего гемолитический стрептококк), редко возбудителем является стафилококк. Симптомы — высокая температура тела, гиперемированная, припухлая, лоснящаяся, горячая при прикосновении ушная раковина (иногда гиперемия распространяется на окружающую кожу), боли, усиливающиеся при пальпации. Возможно резко ограниченное воспаление, в начале заболевания — образование пузырьков. В патологический процесс могут быть вовлечены наружный слуховой проход и барабанная перепонка.Лечение. Госпитализация. Назначают олететрин по 250 000 ЕД 4—6 раз в сутки, доксициклин (0,2 г в 1-е сутки, затем по 0,1 г), пенициллин по 500 000 ЕД внутримышечно 4 раза в сутки (при более тяжелом течении). При трещинах производят смазывание 10 % нитратом серебра. Назначают ультрафиолетовое облучение или токи УВЧ. При рецидивирующем течении заболеваний осуществляют также противоаллергическое лечение.
Некротизирующий (злокачественный) наружный отит
Заболевание вызывается синегнойной палочкой (грамположительный аэроб), встречается преимущественно у пожилых лиц, больных диабетом. Наблюдается поражение в виде грануляционных полипов или ограниченное, язвы чаще всего возникают на передней стенке наружного слухового прохода, на границе хрящевого и костного отделов.Быстро прогрессирующее поражение распространяется на окружающие ткани как некротизирующий процесс и приводит к развитию (в сопровождении сильных невралгических болей) остеомиелита височной кости и основания черепа, внутричерепных осложнений, поражений ряда черепных нервов (особенно в поздней стадии). Более легкая форма заболевания протекает без их поражения.
В начальной стадии (ограниченное поражение наружного слухового прохода) установить диагноз можно с помощью срочного бактериологического исследования. В дальнейшем для распознавания остеомиелита применяют сцинтиграфию, которая позволяет выявить поражение еще до того, как его можно определить при рентгенологическом исследовании.
Лечение. При ограниченном поражении, в начальной стадии заболевания, хирургическая эксцизия может остановить процесс. Однако в большинстве случаев, несмотря на это вмешательство и соответствующее лечение, процесс прогрессирует. Производят широкое хирургическое вмешательство с удалением всей некротизированной ткани, включая хрящевую, костную, мягкие ткани (в том числе околоушную железу).
С самого начала вводят полимиксин В внутривенно, а также назначают гентамицин 3—4 раза в сутки и карбенициллин (отдельно от гентамицина), ампициллин парентерально в больших дозах (по 500 мг) внутримышечно каждые 4 ч. Гентамицин, карбенициллин и ампициллин применяют в то же время местно. Эти антибиотики следует назначать в сочетании с кортикостероидами — внутрь и в виде мази. Одновременно обязательно дают нистатин. У больных диабетом проводят его лечение.
Острый средний отит
В настоящее время среди возбудителей преобладают стрептококки, реже встречаются пневмококки. Вирусные инфекции (чаще грипп) вызывают негнойное воспаление стенки барабанной полости.Симптомы — гиперемия барабанной перепонки, боли в ухе с иррадиацией в теменно-височную область, затылок и зубы, заложенность уха, ушной шум, понижение слуха, нерезкое повышение температуры тела, умеренный лейкоцитоз без выраженного нейтрофильного сдвига, повышение СОЭ.
В начальном периоде отмечаются боли при надавливании на сосцевидный отросток, обусловленные периостальной реакцией. Возможен легкий периферический парез лицевого нерва вследствие токсического неврита или дегисценции канала нерва при сопутствующем воспалении в сосцевидном отростке. При появлении гноетечения боли в ухе обычно уменьшаются, температура тела снижается, улучшаются показатели крови.
Встречаются и отклонения от обычного течения. При острейшем среднем отите наблюдаются бурные проявления с сильными болями, высокой температурой тела, иногда ознобом. После возникновения гноетечения симптомы быстро регрессируют. В некоторых случаях, наоборот, развивается легкая форма с незначительными болями в ухе, легкой тугоухостью, незначительными изменениями, выявляемыми при отоскопии, без гноетечения. Однако эта форма может быть начальной стадией латентного отита. В настоящее время неправильное применение антибиотиков в прошлом или при лечении настоящего заболевания — среднего отита может стать причиной его латентного течения.
Под таким слабо выраженным средним отитом могут скрываться деструктивные явления в сосцевидном отростке, клинически проявляющиеся через 3—4 нед. При выраженной клинической картине гнойного среднего отита с затяжным гноетечением, продолжающегося, несмотря на проводимое лечение, ухудшение общего состояния через 3 нед, как и возобновление головной боли после ее прекращения, ухудшение картины крови, появление вновь болей при надавливании на сосцевидный отросток свидетельствуют о развитии осложнения — мастоидита.
Особенно показательно профузное выделение сливкообразного гноя, возобновляющееся сразу же после очистки наружного слухового прохода. Возможны и другие осложнения — периферический парез лицевого нерва, лабиринтит, петрозит, внутричерепные поражения. При подозрении на мастоидит важное значение имеет рентгенография височной кости.
Лечение. В начале заболевания и при дальнейшем нетяжелом течении лечение можно проводить в домашних условиях: тепло на ухо в виде лампы Минина (синего света), сухой или согревающий компресс.
Назначают ацетилсалициловую кислоту при высокой температуре тела, анальгетики при головной боли, слегка подогретые капли в ухо (до перфорации). Можно применить борный спирт или карболовый глицерин (при сильных болях в ухе вместе с кокаином: карболовой кислоты 0,5г, гидрохлорида кокаина 0,3 г, глицерина 10 г). Эффективен 30 % спиртовой раствор прополиса. Антибиотики следует назначать не раньше 4-5го дня заболевания, если только за это время не наступит явного улучшения и держится высокая температура тела [Paparella М., 1982]. Более раннее проведение антибиотикотерапии необходимо лишь при тяжелом течении заболевания с самого начала.
Вообще же в большинстве случаев можно обойтись без антибиотиков, к тому же определить чувствительность бактерий для выбора антибиотиков при неперфоратишюм отите можно лишь при парацентезе. Из антибиотиков можно назначать препараты группы пенициллимов, тетрациклинов. При появлении гноетечения нет гарантии, что в мазок не попадет флора со стенок наружного слухового прохода, что исказит результаты исследования. Все это свидетельствует о том, что биограмма нужна лишь при отсутствии эффекта от проводимого лечения.
Лечение антибиотиками лучше начинать с внутримышечных инъекций пенициллина (2 000 000 ЕД в сутки) или перорального применения препаратов широкого спектра действия (например, олететрин 4 раза по 500 000 ЕД, доксициклин по 0,1 г или вибрамицин по 0,1 г 2 раза в сутки). При отсутствии положительных результатов в первые дни желательно проводить лечение соответственно биограмме. При тяжелом среднем отите дозы антибиотиков следует увеличить. Основное при лечении антибиотиками — это достаточно высокие дозы и продолжительность лечения (не менее 6—7 дней).
Антибиотики показаны и при вирусном отите (чаще всего при гриппозном, характеризующемся образованием кровянистых пузырьков на барабанной перепонке или стенках наружного слухового прохода). В этом случае они предотвращают развитие вторичной бактериальной инфекции.
Если через 24—48 ч после начала острого среднего отита сохраняются резко выраженная гиперемия, выпячивание барабанной перепонки, боли в ухе, высокая температура тела, то показан парацентез. Разрез делают в месте наибольшего выпячивания, а если его нет, то в задненижнем квадранте, снизу вверх. При этом следует избегать контакта с медиальной стенкой барабанной полости, особенно в верхнем квадранте, где можно вывихнуть стремя. Ранение луковицы яремной вены (при ее крайне редко встречающемся высоком стоянии) возможно скорее теоретически.
Парацентез показан и при наличии очень небольшого, щелевидного перфорационного отверстия, затрудняющего отток гноя, которое следует расширить. Проводят или кратковременное общее обезболивание, или (почти всегда) местную анестезию. С этой целью к барабанной перепонке прикладывают ватный шарик, смоченный раствором анестезирующего средства.
Применяют, например, такой состав: жидкой карболовой кислоты, ментола, гидрохлорида кокаина по 1,5 г, 70 % этилового спирта 10 г. Во избежание ожога барабанной перепонки шарик нужно удалить через 5—6 мин. После парацентеза следует наложить повязку на ухо. При затяжном течении среднего отита в связи с возможностью развития мастоидита необходимо выполнять рентгенографию височной кости.
В.О. Калина, Ф.И. Чумаков
Опубликовал Константин Моканов
Воспалительные заболевания наружного уха | Морозова С.В.
ММА имени И.М. Сеченова
Воспалительные заболевания наружного уха – распространенные заболевания, встречающиеся во всех возрастных группах и характеризующиеся разнообразием клинических проявлений, требуют четкой ориентации врача в вопросах диагностики и лечения. Очень важно уметь использовать клинические данные для дифференциальной диагностики наружного отита с острым средним отитом и мастоидитом, так как диагностическая ошибка, либо неадекватное лечение могут стать причиной серьезных осложнений, в том числе внутричерепных, угрожающих жизни больного.
Этиология и клиника
В последние годы отмечается тенденция к увеличению частоты наружных отитов, что обусловлено, в частности, неблагоприятными экологическими факторами, нерациональным применением лекарственных препаратов, в первую очередь антибиотиков.Один из ведущих факторов патогенеза наружного отита – травматизация эпидермиса наружного слухового прохода, в частности, после грубого удаления серы или отделяемого из уха твердыми предметами, в результате мацерации при попадании воды в ухо, при хроническом гнойном среднем отите. Говоря о необходимости правильного, щадящего удаления серы, следует принимать во внимание ее бактерицидное и фунгицидное свойства, механическую защиту кожи наружного слухового прохода от неблагоприятных экзогенных факторов.
Воспаление наружного уха может вызывать различная микрофлора: золотистый стафилококк, пиогенный стрептококк, синегнойная палочка, энтеробактеры, грибы рода Candida, Aspergillus, Рeniсillium, вирусы, возбудители сифилиса и туберкулеза.
Высокой резистентностью к большинству антибактериальных препаратов отличается синегнойная палочка. При идентификации этого грамотрицательного аэроба непременно следует принимать во внимание возможность внутрибольничного инфицирования при диагностических и лечебных манипуляциях в слуховом проходе.
Отомикозы
Одна из актуальных проблем в настоящее время – прогрессирующее учащение наружных отитов грибковой этиологии (отомикозов), особенно в детском возрасте. Рост заболеваемости детей отомикозами обусловлен дисбактериозами, различными факторами, ослабляющими резистентность детского организма. К возникновению отомикоза как у взрослых, так и у детей, могут приводить иммунные, гормональные, обменные нарушения, аллергия, длительное лечение антибактериальными, гормональными препаратами, цитостатиками, лучевая терапия новообразований. Возникновению микотического поражения наружного уха может предшествовать длительное местное использование глюкокортикоидных препаратов при оторее, обусловленной гнойно–воспалительным процессом в среднем ухе.
Развитие отомикоза возможно при работе в условиях запыленности, в барокомплексах с повышенным давлением и влажностью.
Характерные симтомы отомикоза – интенсивный, практически постоянный зуд, шум в ухе, выделения из уха. Характер отделяемого зависит от вида возбудителя: казеозные массы белого или сероватого цвета свойственны Candida albicans, черного цвета – Aspergillus niger, желтоватого – Aspergillus flavus, зеленоватого – Penicillium. Боль в ухе отсутствует или нерезко выражена, но достаточно часто больные жалуются на локальную головную боль (Кунельская В.Я., 1989, Евдощенко Е.А.,1985, Апостолиди К.Г., 1996).
Повышение удельного веса микотической инфекции в патологии уха привело к увеличению нетипичных клинических проявлений и осложненных форм заболевания.
В 1960 году А.К. Чаргейшвили выделил в самостоятельную нозологическую форму гранулирующий наружный отит, возникновение которого обусловлено проникновением в кожу слухового прохода гриба Monilia. Заболевание протекает длительно, с образованием грануляций на барабанной перепонке и стенках слухового прохода.
Редкой формой воспалительных поражений наружного уха является злокачественный или некротический наружный отит, частота которого составляет менее 1% всех дерматозов наружного уха. Встречается преимущественно у пожилых людей, страдающих сахарным диабетом. Тяжесть заболевания обусловлена секвестрацией костного отдела наружного слухового прохода, возможностью развития внутричерепных осложнений и поражения VII, IX–XI пар черепно–мозговых нервов. Летальность при осложненном некротическом отите остается высокой, составляя от 23 до 67% (Гукович В.А., 1988).
Ограниченный и диффузный наружный отит
Инфекционный наружный отит может протекать в форме фурункула наружного слухового прохода (ограниченный наружный отит – otitis externa circumscripta) либо в форме “разлитого” воспаления (диффузный наружный отит – otitis exsterna diffusa).
Основные жалобы больных – боль и зуд в ухе. Зуд незначительный и отмечается лишь вначале. Больных беспокоит прежде всего интенсивная боль в ухе, достигающая максимума на 3–4 день заболевания, усиливающаяся при движениях в височно–нижнечелюстном суставе (жевание, открывание рта), с возможной иррадиацией в височную или зачелюстную область.
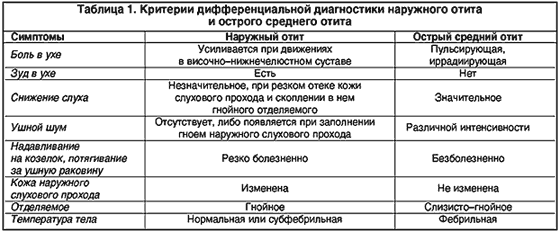
Воспаление наружного уха следует дифференцировать с воспалением среднего уха (табл. 1).

При внедрении в поврежденную кожу ушной раковины гемолитического стрептококка возможно развитие рожи. Основные симптомы рожистого воспаления – характерная резкая, с лоснящимся оттенком, гиперемия ушной раковины, захватывающая мочку уха и четко отграниченная от непораженных участков; болезненность, инфильтрация и увеличение в объеме ушной раковины. Отмечается гипертермия и озноб.
Нейровирусная инфекция с тяжелым течением – ушная форма опоясывающего лишая – Herpes zoster oticus, отличительной особенностью которого является остро возникающее высыпание розовых пятен, а вскоре и везикул с прозрачным содержимым, располагающихся по ходу чувствительных нервов. Отмечаются резкая невралгическая боль в ухе и соответствующей половине головы, зуд, покалывание, головокружение, нейросенсорная тугоухость и поражение лицевого и тройничного нервов. Нередко наблюдается повышение температуры тела и общее недомогание. Пузырьки начинают подсыхать на 6–8 день, корочки отпадают к концу третьей недели заболевания. Диагностика особенно трудна в первые дни заболевания, когда еще отсутствуют характерные герпетические высыпания, и невралгическая боль может симулировать различные стоматологические и неврологические заболевания.
Весьма частым, мучительным заболеванием является микробная экзема наружного уха – вторичное эритематозно–везикулезное заболевание, развивающееся на фоне хронического стрептококкового или грибкового поражения кожи,при котором возможно вовлечение в процесс как ушной раковины и наружного слухового прохода, так и барабанной перепонки. Экзема возникает в случаях механического, химического, либо термического раздражения кожи, при отсутствии надлежащего лечения и гигиены при длительном гноетечении из уха. Заболевание не имеет единой этиологии и может быть объяснено с точки зрения двух дополняющих друг друга теорий – нейрогенной и аллергической. Способствуют развитию экземы тяжелые психические травмы, повреждения периферических нервов, различные заболевания внутренних органов, гормональные нарушения, сахарный диабет, рахит. Клинически заболевание имеет черты как микробного процесса, так и экземы, то есть проявляется образованием мелких везикул в области инфекционного очага, наличием корочек, эрозий, трещин, гнойного отделяемого. Наиболее ранний и постоянный симптом – интенсивный зуд, особенно выраженный при обострениях процесса.
Лечение
Таким образом, воспалительные заболевания наружного уха разнообразны по этиологии, патогенезу, клинической картине и тяжести течения. Структура возбудителей наружного отита неоднородна и включает бактериальную грамположительную и грамотрицательную микробную флору, грибы и вирусы. Это определяет необходимость дифференцированного подхода к лечению каждого конкретного больного, основанного на подробном клиническом и лабораторном исследовании.
Трудности в лечении связаны во многом с возрастающей вирулентностью возбудителей и их резистентностью к широко применяемым антибиотикам и антисептикам, что обусловлено необоснованно широким, нередко бесконтрольным применением последних в клинической практике.
Антибиотики
Медикаментозная терапия воспалительных заболеваний наружного уха предполагает рациональное применение антибиотиков, основанное как на детальной оценке системы взаимодействия больной – микроорганизм – лекарство, так и на результатах идентификации микроорганизма, вызвавшего заболевание при бактериологическом исследовании. Непременным условием назначения адекватного антибактериального средства является установление чувствительности флоры in vitro с помощью дисков, импрегнированных антибиотиками. К сожалению, в некоторых случаях, например, при выделении смешанной флоры, реакция бактерий на антибактериальное средство in vivo может быть измененной (Белоусов Ю.Б., Моисеев В.С., Лепахин В.К.).
В последние годы показана высокая эффективность фторхинолонов и оральных цефалоспоринов, имеющих широкий спектр действия, обладающих способностью легко проникать в ткани, создавая в них высокую концентрацию. Однако следует учитывать резистентность синегнойной палочки ко всем цефалоспоринам I группы и большинству цефалоспоринов II и IV группы, а также побочное действие фторхинолонов, заключающееся в их проникновении в ростовой слой кости, что исключает применение фторхинолонов в детском возрасте.
Более 30 лет в лечении бактериальной инфекции верхних дыхательных путей и уха применяются макролидные антибиотики, из которых наиболее известен эритромицин. Ограничивают применение эритромицина его плохая всасываемость при пероральном применениив, низкая биодоступность, относительно неширокий спектр антибактериального действия и вероятность развития побочных проявлений со стороны желудочно–кишечного тракта. К числу макролидных антибиотиков, синтезированных в последнее время, относится рокситромицин, обладающий улучшенными физико–химическими, биологическими и фармакокинетическими свойствами. Спектр антибактериальной активности рокситромицина включает стрептококки, некоторые виды стафилококков, атипичные микроорганизмы (Mycoplasma, Legionella, Chlamydia). Препарат хорошо проникает в ткани, жидкости и клетки организма, создавая высокие внутриклеточные концентрации. Быстро всасывается в желудочно–кишечном тракте, устойчив к кислой среде. Взрослым препарат назначают либо в дозе 150 мг два раза в день, либо 300 мг однократно в сутки, детям – из расчета 5 мг/кг два раза в сутки.
Ферментные препараты
Среди средств антибактериальной терапии существует большая группа препаратов, альтернативных антибиотикам. Их использование становится особенно актуальным при выделении антибиотикорезистентных штаммов, при невозможности проведения антибиотикотерапии из–за непереносимости ее пациентом. Целесообразно для лечения наружных отитов применять ферменты, в частности, лизоцим и трипсин. Лизоцим и трипсин не токсичны, не вызывают аллергических реакций. Сочетанное использование этих ферментов (Веремеенко К.Н. и соавт.,1974, Брофман А.В.,1980) способствует заживлению поврежденных тканей и задержке роста патогенных микроорганизмов, обеспечивает иммуномодулирующий эффект.
Недостатками ферментных препартов является их нестойкость в условиях нестабильности рН и температуры, пирогенные свойства, в связи с чем перспективно применение ферментов, иммобилизованных на целлюлозном носителе (Давиденко Т.И. и соавт.,1993, Апостолиди К.Г.,1996).
Использование полиферментных турунд, содержащих иммобилизованный трипсин и лизоцим, а также порошка очищенного трипсина, иммобилизованного на целлюлозном носителе, имеет ряд преимуществ в лечении наружных отитов бактериальной этиологии (стафилококки, синегнойная палочка, протей, клебсиелла, кишечная палочка), отомикозов (грибы рода Candida, Aspergillus), гранулезного наружного отита.
Методика лечения заключается либо в ежедневном, либо проводимом через день введении турунд с иммобилизованными ферментами в наружный слуховой проход после обязательной тщательной эвакуации из него патологического отделяемого. Проведение лечения в течение 10–14 дней позволяет добиться выздоровления. Стойкий клинический эффект подтверждается результатами микробиологического исследования. Преимуществом ферментотерапии является сохранение нормальной флоры наружного слухового прохода, что существенно снижает риск колонизации патогенными микроорганизмами и препятствует рецидивам заболевания.
Лечение отомикозов
Серьезной проблемой является лечение отомикозов, особенно у детей. Наиболее эффективным можно считать комплекс лечебных мероприятий, включающий как непосредственное воздействие на патологический очаг в наружном ухе, так и восстановление микробиоценоза кишечника. Дисбактериоз кишечника является определяющим фактором в поддержании нарушений микробиоценоза наружного уха, в связи с чем при отомикозе обосновано устранение дисбиотических состояний кишечника (Наумова И.В., 1999).
Современные противогрибковые препараты широкого спектра действия обладают значительно более высокой терапевтической активностью и биодоступностью в сравнении с традиционно применяемым нистатином. В отношении грибов рода Candida достаточно активны полиеновые антибиотики. Высоко эфффективны триазольные соединения (кетоконазол, флуконазол), ингибирующие синтез стеролов в клетке грибов и блокирующие ряд цитохром зависимых ферментов.
Для местного применения могут быть рекомендованы противогрибковые препараты, назначаемые, согласно микограмме, на турундах 1 раз в сутки в течение 3–4 недель.
Восстановлению нормальной микрофлоры кишечника способствует применение в течение 1–3 месяцев эубиотиков – препаратов бифидобактерий, кишечной палочки, лактобактерий.
Следует принимать во внимание, что при отомикозе у детей противопоказаны все виды физиотерапевтического воздействия на ухо, использование гормональных препаратов, а также антибиотиков пенициллинового и тетрациклинового ряда.
При вялотекущих, трудно поддающихся лечению процессах наряду с антибиотиками и антигистаминными препаратами показано использование иммуномодуляторов и адаптогенов. Экстракт элеутерококка применяют внутрь по 20–30 капель в сутки в течение месяца, он хорошо переносится. С целью противовирусного и иммуномодулирующего воздействия целесообразно использование индукторов интерферона общего и местного действия и рекомбинантного a–интерферона.
Лазеротерапия
В клинике болезней уха, горла и носа ММА имени И.М. Сеченова накоплен значительный опыт использования терапевтических лазеров при лечении воспалительных заболеваний наружного уха. Разнообразие лазерных установок, имеющихся в настоящее время, дает возможность врачу выбрать тип лазерного излучения в зависимости от поставленной задачи. Так, для непосредственного воздействия на кожу наружного уха эффективно излучение гелий–неонового лазера (красный диапазон спектра, длина волны 0,63 мкм).
Для воздействия на глубокие слои мягких тканей наружного слухового прохода целесообразно применять низкоэнергетическое лазерное излучение ближней инфракрасной области спектра – инфракрасные лазеры с длиной волны 0,8–1,2 мкм. Световод вводится в фиброзно–хрящевой отдел слухового прохода либо при резком его сужении устанавливается в области козелка. Способность лазерного излучения оказывать противовоспалительное, анальгезирующее, иммунокорригирующее, гипосенсибилизирующее воздействие позволяет добиться стойкого клинического эффекта при проведении курса терапии, состоящего из 7–10 ежедневных сеансов продолжительностью 3–5 мин (Овчинников Ю.М. и др.,1996).
Озонотерапия
В течение последних лет для лечения инфекционно–воспалительных заболеваний наружного уха применяют озон (Великанов А.К. и соавт., 1994, 1995, Овчинников Ю.М., Синьков Э.В., 1999). Использование озона в медицине основано на его противовоспалительном, бактерицидном, противовирусном, фунгицидном, иммунокорригирующем, анальгезирующем действии. Характерно, что озон в равной степени активен в отношении грамположительной и грамотрицательной микрофлоры, грибов и оказывает обезвреживающее действие на микробные токсины.
Применяется как газообразный озон, так и озонированные растворы для промывания уха, в частности, озонированный изотонический раствор хлорида натрия, получаемый проведением барботирования озоном раствора 0,9% NaCl до достижения концентрации озона 5 мг/л. Необходимым условием проведения озонотерапии является исключение чрезмерного накопления озона в помещении и использование изолятора, герметизированного вокруг ушной раковины во время лечебных сеансов. Курс озонотерапии — 6–10 сеансов при продолжительности одного сеанса – 5 мин. Озон используется в комплексном лечении наряду с назначением лекарственной терапии, что позволяет значительно сократить сроки лечения больных и соответственно уменьшить экономические затраты. Использование озона повышает эффективность антибактериальных препаратов. Особую актуальность приобретает терапевтическое воздействие озона для больных наружным отитом, страдающих аллергическими заболеваниями, при которых проведение антибиотикотерапии невозможно.
Светолечение
Серьезной проблемой является лечение и профилактика наружных отитов в условиях воздействия на организм человека экстремальных факторов, таких как повышенное давление, антиортостатические гипокинетические условия, глубоководные погружения, космические полеты. Воздействие этих факторов приводит к снижению защитных сил организма, активизации патогенной и условно–патогенной микрофлоры и ,как следствие, к развитию острых воспалительных заболеваний, в том числе наружного отита (Викторов А.Н., 1987, Овчинников Ю.М., Ярин Ю.М., 1997).
Одним из перспективных, но недостаточно изученных методов лечения является светолечение полихроматическим светом широкого оптического диапазона, обладающим антибактериальной и фунгицидной активностью. Исследования, проведенные в ЛОР–клинике ММА имени И.М. Сеченова доказали эффективность света оптического диапазона, подобного солнечному, как профилактического и лечебного средства при наружных отитах, вызванных золотистым стафилококком, энтеробактером, синегнойной палочкой, грибами (Овчинников Ю.М., Ярин Ю.М., 1997, 1999). Установлено, что даже однократное воздействие солнечного спектра губительно для бактериальной микрофлоры. Для фунгицидного терапевтического воздействия необходимо провести не менее трех сеансов, так как однократное воздействие на грибковую флору может усилить ее рост. На споры патогенных грибов светолечение влияния не оказывает. Фунгицидное действие проявляется в начальную фазу, фазу ускоренного неравномерного роста и фазу развития грибковой колонии. Проведение комплексной терапии с использованием ксенонового облучателя позволило сократить на 4–6 суток сроки купирования диффузного бактериального наружного отита. Для обеспечения стойкого положительного результата при отомикозах обязательно проведение через 7 дней повторного курса лечения, включающего 3 сеанса светолечения.
Проведение курсов профилактического воздействия на наружные слуховые проходы лицам, подвергающимся в процессе работы воздействию экстремальных факторов, позволило нормализовать показатели микробной обсемененности кожи слуховых проходов и качественный состав микробных ассоциаций, усилив колонизационную резистентность.
Воспалительные заболевания наружного уха
Перихондрит ушной раковины (perichondritis)
Воспаление надхрящницы ушной раковины возникает при травмах, открытых ранах кожного покрова, как следствие нагноения отгематомы. Наряду с кокковой флорой часто встречается протей, малочувствительный к антибиотикам.Больные жалуются на боль, припухлость, гиперемию ушной раковины. Гиперемия распространяется только на участки ушной раковины, где имеется хрящ, т.е. мочка уха остается интактной. При гнойной форме перихондрита отмечаются скопление отделяемого под кожей, обезображивание ушной раковины, исчезновение ее рельефа. Пальпаторно определяется выраженная флюктуация.
Лечение
Катаральная форма перихондрита поддается консервативному лечению: спиртовые согревающие компрессы, УФО, УВЧ-терапия, антибиотики. Хирургическое лечение заключается во вскрытии гнойной полости, окончатой резекции хряща, разрушенного гнойным процессом.Рожа (erysipelas)
Причиной заболевания является внедрение стрептококка в кожу ушной раковины в случае трещин, мелких травм эпидермиса.Больные жалуются на боль, припухлость, резкую красноту с четким отграничением от неповрежденных участков. Дифференцировать рожу приходится от перихондрита. Общее состояние может страдать в значительной степени.
Лечение
Назначают антибиотики широкого спектра действия, УФО.Экзема (eczema)
Встречается «сухая» и «влажная» экзема. Поражается кожа ушной раковины, заушной области, слухового прохода. Заболевание может быть вторичным и возникать при длительном гноетечении из среднего уха, раздражающе действующего на кожу слухового прохода; на фоне сахарного диабета, аллергизации организма. Упорный зуд в ухе, заставляющий расчесывать кожу, также может служить одной из причин экземы.Сильный зуд провоцирует новые расчесы кожи и хроническое течение болезни. Припухлость, корки, сужение слухового прохода за счет инфильтрации кожи, вплоть до полного закрытия просвета, и, следовательно, снижение слуха — основные симптомы экземы. Корки, пузырьки, эрозии кожи типичны для экземы.
Лечение
Прежде всего должно проводиться лечение основного заболевания (диабет, гнойный отит и др.). Экзема в большинстве случаев протекает с большим упорством. Важным моментом является удаление корок. Как правило, для этого можно использовать вазелиновое масло. Воздействие на кожу средств с учетом выявленной флоры (при обнаружении синегнойной палочки — полимиксин «М», мазевые препараты — целестодерм «В» с гарамицином). Выявившиеся ссадины смазывают 5 % раствором ляписа.Злокачественный наружный отит
Редко встречающаяся форма воспаления наружного слухового прохода. Как правило, развивается у пожилых людей на фоне сахарного диабета. Наблюдается секвестрация костных отделов наружного слухового прохода. Отдельные секвестры могут быть больших размеров, захватывают стенку височно-нижнечелюстного сустава и нарушают акт жевания, открывания рта. Обычно из очагов поражения высевается синегнойная палочка.Больные жалуются на резкую боль в ухе и окружающих тканях. Может возникнуть паралич лицевого нерва, что вызывает перекос лица. Больные истощены.
Лечение
Малоэффективно. Антибиотики, хирургическое лечение не могут приостановить остеомиелитический процесс.Прогноз
Очень серьезен из-за возможности развития менингита, тромбоза синусов.Фурункул наружного слухового прохода (otitis externa circumscripta)
Распространенное заболевание.Считают, что рецидивирующий фурункулез обусловлен нарушением углеводного обмена. Инфекция, проникая в волосяную сумку, вызывает острое воспаление. Возбудителем чаще бывает стафилококк. Может образоваться несколько фурункулов — на нижней, передней, задней стенках. Симптомом фурункула бывает резкая боль в ухе, усиливающаяся при жевании, открывании рта, надавливании на козелок. Наблюдается отечность окружающих тканей — впереди и позади ушной раковины в связи с развивающимся лимфаденитом. «Созревание» фурункула происходит в течение 4—5 дней. Постепенно усиливается отечность кожи в слуховом проходе, формируется конусовидное возвышение с нагноившейся верхушкой. В ряде случаев при резком отеке кожи слухового прохода снижается слух. После прорыва гноя через верхушку фурункула наступает облегчение состояния больного.
Фурункул наружного слухового прохода необходимо дифференцировать от более серьезного заболевания — мастоидита, при котором также могут быть боль в ухе и заушной области, выделение густого гнойного секрета, сужение слухового прохода вследствие инфильтрации кожи слухового прохода в области задневерхней стенки в костном отделе слухового прохода.
Лечение
Лечение консервативное — противовоспалительное местное и общее. В наружный слуховой проход вводят марлевые турунды, смоченные борным спиртом. При вскрывшемся фурункуле вводят турунды с антибиотиками и кортикостероидами (1 % эритромициновую мазь, оксикорт, лоринден «С» и др.). Применяют общую антибиотикотерапию, физиотерапию — УВЧ, УФО, облучение расфокусированным низкоэнергетическим гелий-неоновым лазером. При затянувшемся процессе прибегают к вскрытию фурункула серповидным ножом.Разлитая форма наружного отита (диффузный наружный отит) (otitis externa diffusa)
Разлитая форма воспаления кожи наружного слухового прохода встречается часто и бывает обусловлена воздействием ряда неблагоприятных производственных факторов, широким применением лекарственных препаратов, вызывающих иммунологические изменения в организме, а также стрессовых ситуаций. Возбудителями могут быть как кокковые, так и грибы. Заболевание имеет острое, подострое или хроническое течение. Особенно упорным бывает отит, вызываемый синегнойной палочкой и протеем.Отомикозы
Отомикозы — разлитое, диффузное поражение кожи наружного слухового прохода, преимущественно в костном отделе. Клиническая картина заболевания определяется типом гриба, вызвавшего воспаление. Для воспаления, обусловленного дрожжеподобными грибами, типичны влажность стенок слухового прохода, скопление серозного секрета, корочек. При выделении плесневых грибов в слуховом проходе можно видеть скопление казеозных масс, напоминающих «намокшую промокательную бумагу». Больные при наружных отитах жалуются на сильный зуд, боль в слуховом проходе, иногда снижение слуха вследствие скопления некротических масс, обтурации просвета слухового прохода.
Отомикоз. Aspergillus niger
Стенки слухового прохода после очистки их от гноя, корок выглядят резко гиперемированными, барабанная перепонка может быть интактной или также гиперемированной.
Лечение
Применяют антибиотики (в том числе и противогрибкового действия), кортикостероиды, спиртовые растворы. На турундах в слуховой проход вводят мази, содержащие кортикостероиды (лориден «С», оксикорт), 1 % раствор борного спирта, жидкость Бурова; смазывают кожу наружного слухового прохода нистатиновой мазью, жидкостью Кастелани, бриллиантовым зеленым; используют облучение ультрафиолетовыми лучами, УВЧ-терапию. При местном применении хороший лечебный эффект получают при назначении противогрибковых препаратов: гриземиновой, глютенуриновой или нистатиновой эмульсий, а также спиртовых растворов флавофунгина, фунгифена или хинозола.Прогноз
При своевременной диагностике и проведении противогрибковой терапии благоприятный.Ю.М. Овчинников, В.П. Гамов
Опубликовал Константин Моканов
4.Воспалительные заболевания наружного уха. Воспалительные заболевания наружного уха
Среди воспалительных заболеваний наружного уха различают ограниченный и диффузный наружный отит. Примером ограниченного наружного отита является фурункул наружного слухового прохода. Диффузный наружный отит представлен большой группой воспалительных заболеваний бактериальной, вирусной, грибковой природы, а также дерматитами, характеризующимися выраженными аллергическими проявлениями.
ФУРУНКУЛ НАРУЖНОГО СЛУХОВОГО ПРОХОДА (OTITIS EXTERNA CIRCUMSCRIPTA)
Заболевание представляет собой острое гнойно-некротическое воспаление волосяного фолликула или сальной железы и окружающей соединительной ткани, развившееся в костно-хрящевом отделе наружного слухового прохода в результате внедрения инфекции, чаще стафилококковой.
Ввиду отсутствия в костном отделе слухового прохода волос и сальных желез, фурункулов здесь не бывает. Развитие воспаления может быть спровоцировано манипуляциями в ухе шпильками, спичками. Общими предрасполагающими факторами являются
нарушение обмена, в частности углеводного, неполноценное питание, авитаминоз. Фурункул наружного слухового прохода может быть одним из проявлений общего фурункулеза.
Ведущим симптомом является резкая боль в ухе, нередко иррадиирующая в зубы, шею, диффузно распространяющаяся по всей голове. Боль усиливается при разговоре и жевании вследствие того, что суставная головка нижней челюсти, смещаясь, оказывает давление на стенки наружного слухового прохода. Резкая болезненность возникает при надавливании на козелок, при оттягивании ушной раковины. Отоскопию следует проводить осторожно узкой воронкой. Фурункул может локализоваться на любой стенке наружного слухового прохода. При отоскопии видно округлое возвышение гиперемированной воспаленной кожи, суживающее просвет слухового прохода, иногда видно несколько фурункулов. Барабанная перепонка не изменена. Инфильтрация кожи нередко распространяется на мягкие ткани, окружающие ушную раковину, на сосцевидный отросток. Регионарные околоушные лимфатические узлы увеличиваются, становятся плотными и болезненными при пальпации. При локализации фурункула на передней или нижней стенках в области санториниевых щелей инфекция может распространиться на околоушную слюнную железу и вызвать ее воспаление.
Температура тела у больного с фурункулом зависит от выраженности интоксикации; иногда можно наблюдать резкое повышение температуры и озноб. Фурункул наружного уха в стадии инфильтрации под влиянием лечения может разрешиться. Обычно же на 5-7 день на верхушке его происходит гнойное расплавление кожи и некротический стержень вместе с гноем выделяются в наружный слуховой проход. В это время больной отмечает исчезновение боли, самочувствие улучшается.
Диагностика основывается на жалобах, данных анамнеза, результатах обследования (болезненность при надавливании на козелок, болезненное жевание). Если фурункул локализуется у входа в слуховой проход, то его нередко можно видеть без помощи инструментов; в остальных случаях осмотр производят с помощью узкой ушной воронки. В начале заболевания бывает заметен просвечивающий стержень, а после опорожнения можно увидеть кратерообразное углубление на припухлости, откуда выделяется гной.
Фурункул дифференцируют с мастоидитом, являющимся осложнением острого отита. При фурункуле наружного уха в отличие от
мастоидита припухлость и болезненность выражены в области прикрепления ушной раковины, при мастоидите — в области сосцевидного отростка, иногда определяется нависание задневерхней стенки в костном отделе. Кроме того, для мастоидита характерно снижение слуха, а на рентгенограммах височных костей определяется затемнение. При фурункуле барабанная перепонка нормальная и слух не изменяется. При обследовании больного необходимо проводить исследование крови и мочи.
Лечение. С первых дней заболевания применяют антибиотики, стремясь добиться абортивного течения воспалительного процесса. Антистафиллококковым действием обладают оксациллин, ампициллин — оба препарата назначаются по 0,5 г внутрь 4 раза в сут, прием за 1 ч до еды. При более тяжелом течении рекомендуется аугментин по 0,625 г 2-3 раза в день, либо препараты из группы цефалоспоринов — цефалексин, цефазолин. В наружный слуховой проход вводят турунду, пропитанную смесью в равных пропорциях 3% борного спирта и глицерина. Такие турунды оказывают местное противовоспалительное действие. Назначают жаропонижающие и противовоспалительные средства — панадол, эффералган. Иногда, особенно при рецидивирующих фурункулах, применяют аутогемотерапию (внутримышечные инъекции крови, взятой из вены больного в количестве от 4 до 10 мл, с промежутком 48 ч). В отдельных случаях назначают стафилококковый анатоксин. С медикаментозной терапией сочетают физиолечение: УФО, УВЧ, СВЧ.
К вскрытию фурункула прибегают в тех случаях, когда фурункул созрел (обычно на 4-й день заболевания), усилился болевой синдром, выражены инфильтрация окружающих тканей, регионарный лимфаденит. Разрез делают под местной инфильтрационной анестезией в месте наибольшего выстояния фурункула, затем удаляют стержень и гной и с целью дренажа в слуховой проход вводят турунду с гипертоническим раствором, которую меняют через 3-4 ч. Общее укрепляющее лечение имеет важное значение, однако при назначении терапевтических средств и процедур следует принять во внимание данные обследования других органов и систем.
Диффузный наружный отит (otitis externa diffusa) — гнойное разлитое воспаление кожи наружного слухового прохода, распространяющееся и на костный отдел, на подкожный слой и нередко на барабанную перепонку.
Причиной заболевания является инфицирование кожи слухового прохода при механической, термической или химической травме, при гнойном среднем отите. Среди возбудителей встречается грамположительнаяPseudomonas aerugenosa, S. pyogenes, особую форму составляют грибковые поражения. Развитию диффузного наружного отита способствуют нарушение углеводного обмена, снижение резистентности организма, аллергические проявления в организме.
Клиническая картина. Заболевание может протекать в острой и хронической формах. В острой стадии отмечается зуд кожи, болезненность при надавливании на козелок, гнойные выделения из уха. При отоскопии в острой стадии отмечается гиперемия и инфильтрация кожи, более выраженные в перепончато-хрящевой части наружного слухового прохода. Припухшая кожа суживает в различной степени просвет слухового прохода. В глубине его можно видеть кашицеобразную массу, состоящую из десквамированного эпидермиса и гноя с гнилостным запахом. Барабанная перепонка бывает умеренно гиперемирована и покрыта слущенным эпидермисом.
При хроническом течении заболевания симптомы менее выражены, на первый план выступает утолщение кожи слухового прохода и барабанной перепонки вследствие воспалительной инфильтрации.
Дифференциальный диагноз проводится с заболеванием среднего уха, а также с грибковым и вирусным отитом. Учитывается тот факт, что при наружном отите, в отличие от среднего отита, не нарушена острота слуха. Для исключения грибкового поражения проводится исследование на грибы. Наконец, при вирусной инфекции наблюдается характерная герпетическая сыпь и пузырьки на задней поверхности ушной раковины, на мочке и на задней стенке слухового прохода, а при гриппе — характерные геморрагические буллы.
Лечение. Назначается диета с исключением острых и пряных блюд, ограничением углеводов, богатая витаминами. Проводят гипосенсибилизирующую (димедрол, супрастин, тавегил, кларитин, препараты кальция) и противовоспалительную терапию с учетом результатов посева на флору и ее чувствительности к различным антибактериальным средствам.
При обострении процесса и наличии выделений из уха проводят промывание раствором фурацилина 1:5000 с последующим тщательным высушиванием. Назначают капли в ухо (например, полидекса, ушные капли), при зуде назначают 2-5% белую ртутную мазь, 1%
ментол в персиковом масле, 2-3% р-р салицилового спирта. Хороший эффект дает применение мазей, содержащих глюкокортикоиды: белогент, белодерм, белосалик, целестодерм и др. С медикаментозной терапией хорошо сочетать физиотерапию: УФО, УВЧ, облучение стенок наружного слухового прохода гелий-неоновым лазером. При упорном рецидивирующем течении показано применение антистафилококкового анатоксина, аутогемотерапии.
Рожистое воспаление (erysipelas) — острое инфекционно-аллергическое заболевание кожи и подкожной клетчатки, поражающее поверхностную лимфатическую систему кожи наружного уха и прилежащих отделов.
Заболевание может возникнуть первично или вторично при переходе процесса с лица и головы. Возбудителем чаще является р-гемолитический стрептококк группы А, развитию процесса благоприятствует нарушение защитных иммунобиологических механизмов организма в сочетании с инфицированием ушной раковины и наружного слухового прохода при расчесах, трещинах, царапинах кожи, особенно в сочетании с гноетечением из уха.
Клиническая картина. Жалобы на жжение и болезненность в области уха. Наиболее характерными признаками являются выраженная гиперемия и инфильтрация кожи ушной раковины, включая мочку. Пораженный участок четко отграничен от окружающей здоровой кожи как окраской, так и припухшим валиком. Воспаление нередко распространяется на сосцевидный отросток и напоминает мастоидит. Буллезная форма рожи протекает с образованием пузырьков с серозным содержимым. Заболевание протекает с повышением температуры тела до 39-40 °С, ознобом, головной болью. В тяжелых случаях течение заболевания длительное, с периодическими затиханиями и обострениями процесса, в легких выздоровление наступает в течение 3-5 дней.
Дифференцировать рожу приходится чаще с перихондритом ушной раковины. Отличительным признаком является распространение воспаления при роже на мочку и соседние участки кожи. При мастоидите, в отличие от рожи, наблюдаются воспалительные изменения барабанной перепонки, возможно нависание задневерхней стенки в костном отделе наружного слухового прохода, нарушается слух. При гнойном среднем отите распространение красноты и припухлости за пределы уха и сосцевидного отростка может являться признаком рожистого воспаления.
Лечение. Для предупреждения передачи инфекции окружающим лицам показана изоляция больного. В комплексе лечебных мероприятий ведущее место занимает антибиотикотерапия. Назначают пенициллин, антибиотики цефалоспоринового ряда. При затяжном или рецидивирующем течении заболевания проводят повторные курсы лечения, обязательно меняя антибиотик. Используют также гипосенсибилизирующие средства, витамины, биостимуляторы. Местно целесообразно назначать УФО.
Отомикоз — грибковое заболевание наружного, среднего уха и послеоперационных полостей.
Этиологическим фактором являются разнообразные грибы; возможно в сочетании с бактериальной флорой. Это могут быть дрожжеподобные грибы рода Candida либо плесневые грибы Aspergillus, Penicillium, Mucor и др. Нередко наблюдается сочетанное поражение наружного слухового прохода, когда при культуральном исследовании одновременно определяется бактериальная и грибковая флора (например, Candida и золотистый или эпидермальный стафилококк). Микотическое поражение встречается в 25-30% отитов различной этиологии.
Развитию грибкового отита благоприятствуют предшествующие экзематозные дерматиты, длительное гноетечение из уха, микротравмы кожи наружного слухового прохода. Предрасполагающими факторами к развитию грибковой флоры является длительное применение гормональных препаратов, явления дисбактериоза вследствие местной или системной антибиотикотерапии, нарушение обмена веществ, иммунодефицитные состояния, обусловленные разнообразными местными и общими факторами. Определенную роль играет аллергический компонент. В наружном слуховом проходе для жизнедеятельности грибов имеются благоприятные условия: свободный доступ атмосферного воздуха, обеспечивающий необходимые для питания грибов кислород и углекислый газ, отсутствие прямого действия солнечных лучей, препятствующих развитию грибов, повышенная влажность и постоянство температуры. Развиваясь, грибы образуют густые сплетения мицелия, чем вызывают воспаление кожи.
Клиническая картина. Заболевание развивается постепенно, симптомы нарастают по мере прорастания мицелия гриба в глубину кожи и обусловлены как механическим повреждением тканей кожи слухового прохода, так и ферментативным, токсическим действием
грибков. Больные жалуются на зуд, болезненность в ухе, ощущение полноты, заложенность и шум в ухе, умеренные выделения. Иногда появляется головная боль на стороне пораженного уха. Вначале симптомы менее выражены, чем при наружном отите бактериальной природы, но по мере прогрессирования заболевания выраженность их нарастает.
При отоскопии отмечается гиперемия и инфильтрация стенок наружного слухового прохода на всем его протяжении, однако после удаления патологического содержимого барабанная перепонка обычно хорошо обозревается. Характер и цвет отделяемого зависят от особенностей возбудителя данного микоза. Так, при плесневом микотическом поражении отделяемое в наружном слуховом проходе представляет скопление казеозных масс, напоминающее намокшую промокательную бумагу. Цвет отделяемого при этом может быть различным: черно-коричневым при поражении грибом Aspergillus niger, желтоватым или зеленоватым при инфицировании грибами Aspergillus flavus, серо-черным при поражении Aspergillus fumigatus. При пенициллезе отделяемое может быть различных оттенков желтого цвета, иногда не отличимое от ушной серы.
Кожа наружного слухового прохода при кандидозе покрыта желтовато-белыми корочками, творожистыми пленками, легко снимающимися, иногда эти наложения выходят на кожу ушной раковины. Отделяемое из уха, как правило, не имеет запаха. При кандидозном поражении наблюдается умеренное сужение просвета наружного слухового прохода, больше выраженное в перепончато-хрящевом отделе, при аспергиллезе процесс локализуется преимущественно в костном отделе наружного слухового прохода.
При поражении стенок послеоперационной полости отсутствует эпидермизация, отмечается рост грануляций, а полость нередко бывает заполнена специфическим отделяемым.
Диагноз отомикоза устанавливается на основании характерных клинических проявлений заболевания, результатов микроскопического исследования патологического отделяемого и посева его на питательные среды с целью определения видовой принадлежности гриба.
Лечение проводится с учетом общего состояния организма и вида гриба — возбудителя заболевания. Так, по отношению к плесневым грибам (например, различные виды Aspergillus) основу местной противогрибковой терапии составляют нитрофунгин, экзодерил, лами-
зил; к грибам Candida — клотримазол (канестен), низорал, микозолон, пимафуцин. При сочетанном грибковом и бактериальном поражении эффективными являются экзодерил, батрафен.
Хороший эффект дает местное применение противогрибковых препаратов: 1% р-ра или крема клотримазола, ламизила, 2% спиртового р-ра нитрофунгина, флавофунгина. Предварительно проводят тщательную очистку наружного слухового прохода с перекисью водорода. Затем в слуховой проход вводят турунду, смоченную одним из указанных противогрибковых препаратов, и оставляют в ухе на 20 мин. Такую процедуру повторяют 2-3 раза в день в течение 2-3 нед.
Эффективно также промывание уха теплым 3% р-ром борной кислоты с последующим вливанием капель 3% спиртового р-ра салициловой кислоты, смазывание кожи слухового прохода 10% р-ром азотнокислого серебра.
В случаях недостаточной эффективности местной терапии и при рецидивах микоза наряду с местной терапией назначают системную противогрибковую терапию: дифлюкан (флуконазол) внутрь по 150 мг в капсулах — по 1 капсуле в сут в течение 7-14 дней; орунгал (интраконазол) по 100 мг в капсулах — по 1-2 капсулам в сут в течение 2-3 нед; низорал (кетоконазол) — по 1 таблетке (200 мг) в сут, продолжительность лечения около 4 нед. При наличии явлений аллергии проводится гипосенсибилизирующая терапия антигистаминными препаратами и препаратами кальция. Больной должен получать питание, богатое витаминами и исключить из рациона продукты, вызывающие у него аллергические реакции.
Профилактика отомикоза предполагает тщательное соблюдение личной гигиены, предупреждение заноса грибковой инфекции в слуховой проход. Следует учитывать, что бессистемное и бесконтрольное применение антибиотиков и гормональных препаратов может способствовать развитию отомикоза. Профилактической мерой является повышение резистентности организма, предупреждение воспалительных процессов в ухе.
Экзема наружного уха — хроническое рецидивирующее заболевание с островоспалительными проявлениями, развивающееся в результате раздражения и инфицирования кожи ушной раковины и наружного слухового прохода.
Источником раздражения могут быть гнойные выделения при остром и хроническом среднем отите, некоторые медикаменты, чрезмерная влажность, попадание пыли на расчесы кожи. Экзема может
возникнуть как проявление непереносимости различных веществ (аллергическая форма экземы) или как одно из проявлений некоторых общих заболеваний (диабет, подагра, другие формы обменных нарушений). Сенсибилизации организма к различным аллергенам способствуют хронические инфекционные поражения кожи (микробные, грибковые, вирусные) и хронические очаговые инфекции других органов (тонзиллит, холецистит и т.п.). Важную роль в генезе экземы играет недостаточность иммунной системы.
В детском возрасте возникновению экземы способствует экссудативный диатез, рахит, кишечная интоксикация, длительное применение мазей и примочек, расчесы, кутание ребенка. У детей в отличие от взрослых часто наблюдается мокнущая форма экземы, а не сухая, которая характеризуется обильным шелушением эпидермиса кожи.
Клиническая картина. Различают острую и хроническую, ограниченную и диффузную, мокнущую и сухуюформы экземы. При острой экземе в процесс вовлекаются преимущественно поверхностные слои кожи, при хронической наблюдается более глубокое поражение. Гиперемия, инфильтрация кожи при острой экземе приводит к утолщению ушной раковины и сужению просвета наружного слухового прохода. Больного беспокоит постоянный мучительный зуд в ушах. Появляются мелкие пузырьки с серозным содержимым, при их вскрытии серозная жидкость вытекает наружу, отмечается мокнутие. При подсыхании на мокнущей поверхности появляются корки, при этом может образовываться пробка, обтурирующая наружный слуховой проход. Присоединение вторичной инфекции ведет к развитию ограниченного или диффузного наружного отита.
Хроническое течение экзематозный процесс приобретает при сенсибилизации организма, наличии хронических заболеваний, длительном и повторном воздействии раздражающих факторов. Зуд при хронической экземе выражен в меньшей степени, отмечается утолщение ушных раковин, трещины в области входа в наружный слуховой проход.
Экзему следует дифференцировать от рожистого воспаления наружного уха, ограниченного или диффузного наружного отита, грибкового поражения. При рожистом воспалении ведущим симптомом является резкая болезненность пораженной области при пальпации, граница воспаления обычно четко очерчена. При экземе этого не наблюдается. Грибковое поражение верифицируется при микологическом исследовании.
Лечение начинают с воздействия на основное заболевание, явившееся причиной экземы. Необходимо исключить раздражающее влияние различных эндогенных и экзогенных факторов; в частности, проводится лечение среднего отита, санируются хронические очаги инфекции, при необходимости вносятся коррективы в углеводный обмен. Имеет значение диета с ограничением поваренной соли, углеводов, исключением алкоголя, шоколада, жареных и копченых блюд и т.п.
Местно ежедневно проводят гигиенический туалет пораженной области спиртом, при обильных выделениях из уха производят промывание его теплым 2% р-ром борной кислоты или 0,02% р-ром фурацилина с последующим тщательным высушиванием и припудриванием стенок слухового прохода порошком борной кислоты. После прекращения мокнутия рекомендуются кортикостероидные аэрозоли, кремы, мази (элоком, целестодерм, дипросалик, тридерм). Хороший эффект дает смазывание слухового прохода 2-3% р-ром азотнокислого серебра, 1-2% спиртовым р-ром бриллиантового зеленого или 5% синтомициновой эмульсией.
Как правило, проводится гипосенсибилизирующая терапия: супрастин, фенкарол, кларитин, зиртек, кестин, препараты кальция. При упорном течении с инфицированием рекомендуется аутогемотерапия, витамины С, А, группы В, назначается стафилококковый анатоксин. Медикаментозное лечение сочетают с физиотерапией: УФО в субэритемных дозах, УВЧ, лазероили магнитолазеротерапию. Для профилактики обострений процесса важно устранить все раздражающие факторы, способствующие развитию дерматитов. Следует исключить мытье ушей водой, так как она провоцирует обострения, строго соблюдать гигиенические правила ухода при гноетечении из уха у больных острым или хроническим отитом.
Перихондрит ушной раковины — ограниченное или диффузное воспаление надхрящницы, при котором в процесс, как правило, вовлекается кожа наружного слухового прохода.
Причиной чаще бывает травма ушной раковины и последующее инфицирование, среди возбудителей чаще встречается синегнойная палочка (P. aeruginosa). Возможно возникновение перихондрита как осложнения фурункула наружного слухового прохода или диффузного наружного отита. Различают серозный и гнойный перихондрит.
Клиническая картина. Начальным симптомом перихондрита является боль в области ушной раковины или наружного слухового
прохода. Она может предшествовать появлению припухлости кожи наружного уха, которая, появившись, распространяется по всей ушной раковине, исключая мочку. Припухлость кожи вначале бывает неравномерной, носит бугристый характер (рис. 5.30 а). В дальнейшем появляется флюктуация за счет образования гнойного экссудата между надхрящницей и хрящем. Пальпация ушной раковины резко болезненна. Если больному своевременно не оказана помощь, процесс может привести к гнойному расплавлению хряща с отторжением некротических тканей. В результате происходит рубцевание, сморщивание и обезображивание ушной раковины (ухо борца).
Диагностика перихондрита не сложна, однако в начале заболевания процесс следует дифференцировать от рожистого воспаления и гематомы (рис. 5.30 б).
Лечение. В начальной стадии заболевания проводят противовоспалительное лечение. Основу его составляют антибиотики широкого спектра действия, к которым наиболее чувствительна синегнойная палочка. р-лактамазные пенициллины и цефалоспорины остаются антибиотиками, к которым у S. pyogenes в меньшей степени развилась резистентность. С успехом может быть применен внутрь амоксициллин клавуланат (аугментин) по 0,625-1,0 г 2 раза в сут или цефурок-им аксетил (зиннат) по 500 мг 2 раза в сут. Из группы макролидов возможно использование спирамицина (по 3 млн ЕД 2-3 раза в сут) или рокситромицина (рулид) — по 0,15 внутрь 2 приема в сут). Одновременно назначается местная терапия: полимиксин М в виде 1% мази или эмульсии, пораженную часть раковины смазывают 5% настойкой йода, 10% ляписом. Проводится также физиотерапия: УФоблучение, УВЧ или СВЧ.
При появлении флюктуации необходимо произвести широкий разрез тканей параллельно контурам раковины и выскоблить из полости абсцесса некротизированные ткани. В полость вкладывают тампон, пропитанный раствором антибиотиков или гипертоническим раствором, который меняют через 3-4 ч. На ухо накладывают асептическую повязку. Перевязки выполняются ежедневно, при тяжелом течении — 2 раза в сут.
Экзаменационный билет №8
1.Физиология лимфоаденоидного глоточного кольца. Лимфаденоидная (лимфатическая, лимфоидная) ткань представлена тремя структурными видами: массой зрелых лимфоцитов, среди которых относительно редко находятся фолликулы, представляющие собой шаровидной (овальной) формы с четкими границами скопления различной степени зрелости лимфоцитов и ретикулярная соединительная ткань в виде клеточной системы трабекул, поддерживающей массу лимфоцитов.
Лимфатические структуры организма делят на три группы:
лимфатическая ткань селезенки и костного мозга, находящиеся на пути общего тока крови; ее относят к лимфокровяному барьеру;
лимфатические узлы, лежащие на пути тока лимфы; их относят к лимфоинтерстициалъному барьеру. В лимфоузлах происходит выработка антител при инфицировании;
миндалины наряду с лимфоидными гранулами глотки и гортани, пейеровыми бляшками и солитарными фолликулами кишечника относят к лимфоэпителиальному барьеру, где происходит лимфоцитопоэз и образование антител, а также осуществляется тесный контакт между внутренней и внешней средой организма.
Лимфоидный аппарат в глотке расположен кольцеобразно, в связи с чем он получил название «лимфаденоидного глоточного кольца» Вальдейера-Пирогова. Образуют его две нёбные миндалины одна глоточная или носоглоточная, одна язычная и две трубные.
Встречаются скопления лимфоидной ткани на задней и боковых стенках глотки, в грушевидных синусах и в области желудочков гортани.
Имеется ряд признаков, отличающих нёбные миндалины от других лимфоидных образований глотки, что позволяет нёбным миндалинам занять особое место в физиологии и патологии лимфаденоидного глоточного кольца. Эти признаки следующие.
В нёбных миндалинах имеются лакуны, переходящие в крипты, которые древовидно разветвляются до 4-5 порядка и распространяются на всю толщу миндалины, в то время как в язычной и глоточной миндалинах имеются не крипты, а борозды или расщелины без разветвлений.
Лимфоэпителиальный симбиоз имеет свои особенности: во всех миндалинах, кроме нёбных, он распространяется только на их поверхность. В нёбных миндалинах лимфоидная масса контактирует с эпителием на большой поверхности стенок крипт. Эпителий здесь легко проницаем для лимфоцитов и антигена в обратную сторону, что стимулирует выработку антител.
Нёбные миндалины окружены капсулой — плотной соединительнотканной оболочкой, покрывающей миндалину с латеральной стороны. Нижний полюс и зевная поверхность миндалины свободны от капсулы. Глоточная и язычная миндалины капсулы не имеют.
В паратонзиллярной клетчатке верхнего полюса нёбных миндалин иногда располагаются слизистые железы Вебера, которые не сообщаются с криптами.
Лимфаденоидная ткань с течением времени подвергается обратному развитию. Глоточная миндалина претерпевает инволюцию, начиная с 14-15 лет, язычная миндалина максимального развития достигает к 20-30 годам. Инволюция нёбных миндалин начинается также в 14-15 лет и сохраняется до преклонного возраста.
Основной функцией миндалин, как и других лимфатических органов — лимфатических узлов, селезенки, пейеровых бляшек кишечника и др., — является образование лимфоцитов — лимфопоэз. Лимфопоэз происходит в центрах фолликулов (зародышевые центры), затем при созревании лимфоциты оттесняются к периферии фолликулов, отсюда они попадают в лимфатические пути и общий ток лимфы, а также на поверхность миндалин. Кроме фолликулов, образование лимфоцитов может происходить и в окружающей фол¬ликулы лимфоидной ткани.
Изучение иммунологической роли нёбных миндалин доказало их участие в формировании иммунитета (образование антител), особенно в молодом возрасте. Этому способствует тот факт, что расположение нёбных миндалин на пути основных входных ворот для различных инфекционных возбудителей и токсических продуктов обеспечивает тесный контакт слизистой оболочки миндалин с бактериальным агентом, а это, в свою очередь, лежит в основе формирования иммунитета. Само строение крипт — их узость и извилистость, большая общая поверхность их стенок — способствует длительному контакту антигенов и лимфоретикулярной ткани миндалины.
Необходимо отметить, что, являясь иммунным (антителообра-зующим) органом, нёбные миндалины в физиологических условиях не приводят к значительной перманентной иммунизации организма. Нёбные миндалины составляют лишь незначительную часть лимфоэпителиального аппарата, расположенного в других органах. Способность нёбных миндалин образовывать антитела наиболее выражена в период до половой зрелости. Однако и у взрослых ткань миндалины может сохранять эту функцию.
Нёбные миндалины выполняют элиминационную функцию, участвуя в выведении лишнего количества лимфоцитов. Большая площадь соприкосновения лимфаденоидной ткани с эпителием в криптах играет важную роль в миграции лимфоцитов через поверхность слизистой оболочки миндалин, сохраняя постоянный уровень лимфоцитов в крови.
Многие исследователи признают ферментативную функцию миндалин глоточного кольца, в частности нёбных миндалин. Биохимические анализы позволили обнаружить в ткани миндалин, а также в мигрирующих лимфоцитах различные ферменты — амилазу, липазу, фосфатазу и др., содержание которых возрастает после приема пищи. Этот факт подтверждает участие нёбных миндалин в оральном пищеварении.
Лимфаденоидное глоточное кольцо имеет тесную связь с эндокринными железами — с тимусом, щитовидной железой, поджелудочной железой, корой надпочечников. Хотя нёбные миндалины не обладают эндокринными функциями, однако имеется тесная взаимосвязь в системе гипофиз — кора надпочечников — лимфатическая ткань, особенно до периода полового созревания.
2.Сикоз преддверия полости носа. Сикоз преддверия полости носа — гнойное воспаление волосяных фолликулов преддверия полости носа без их некроза. Болезнь иногда называют фолликулитом. Причина сикоза — проникновение вирулентных кокков (стафилококков) в волосяные фолликулы. Как и экзема, заболевание обычно наблюдается у лиц с хронической ринореей. В области преддверия обнаруживаются мелкие пустулы, заполненные гнойным содержимым, которое после вскрытия их насыхает в виде желтых корочек. Каждая пустула пронизана волосом. Окружающая кожа воспалена, красного цвета, инфильтрована, иногда мокнущая. Заболевание имеет длительное течение, часто рецидивирует. Довольно часто сикоз поражает волосяные фолликулы верхней губы и даже подбородка. Больные жалуются на зуд, сухость, жжение в области преддверия полости носа. Диагноз обычно устанавливается при осмотре на основании характерного признака — наличия в каждой пустуле волоса. При экземе этот признак отсутствует. Однако могут встречаться случаи сочетания экземы и сикоза, так как причина их возникновения нередко одна и та же. Иногда дифференциальный диагноз между этими заболеваниями представляет значительные трудности. Лечение. Сикоз иногда излечивается самостоятельно после ликвидации причины хронической ринореи. В упорных случаях проводится эпиляция в области преддверия полости носа. При насыхании плотных корок их необходимо предварительно удалить, что достигается введением в нос тампонов, смоченных жидкостью Бурова. Для облегчения удаления корок применяют серную и ихтиоловую мази. При упорном течении заболевания область преддверия следует смазывать 2—3 раза в день следующими мазями: 0,1 % декаметоксиновой, 5 % хинозоловой, 3 % белой ртутной, 1 % желтой ртутной. Хороший лечебный эффект оказывают мази гиоксизон, флуцинар, локакортен, синалар, лоринден. Из физиотерапевтических методов следует назначить УФ-облучение преддверия полости носа, а после эпиляции волосков — электрофорез ионов цинка (10 процедур).
3. Хронический атрофический ларингит: этиология, патогенез, клиника, картина при ларингоскопии, терапия. атрофический ларингит этиологически и патогенетически связан с атрофией слизистой оболочки носа и глотки: в ряде случаев он развивается после перенесенной дифтерии или скарлатины. Условия запыленности и загазованности окружающей среды способствуют развитию атрофии слизистой оболочки гортани так же, как курение и злоупотребление алкоголем. К л и н и ч е с к а я к а р т и н а. Больные жалуются на ощущение сухости, першения, инородного тела, прогрессирующую дисфонию. В начале процесса при ларингоскопии определяется гиперемия слизистой оболочки, она выглядит блестящей, в дальнейшем гиперемия исчезает, появляются вязкий секрет, корки темно-зеленого цвета, слизистая оболочка бледная, истончена, атрофична. При откашливании в мокроте бывают прожилки крови вследствие нарушения целости эпителия слизистой оболочки гортани в момент кашлевого толчка. Д и а г н о с т и к а основывается на жалобах и ларингоскопической картине.
П р о г н о з при систематическом лечении часто благоприятный, хотя излечения добиться трудно. JI е ч е н и е. Рациональная терапия включает выявление и устранение причины заболевания. Больному рекомендуют исключить курение и сильно раздражающую пищу, соблюдать щадящий голосовой режим. Из лекарственных веществ назначают средства, способствующие разжижению мокроты и легкому ее отхаркиванию, — орошения глотки и ингаляции изотоническим раствором натрия хлорида (200 мл раствора + 5 капель 10 % настойки йода) по 2 раза в день (на процедуру используется 30—50 мл раствора) длительными курсами в течение 5—6 нед и больше. Эти процедуры больной может проводить дома утром и вечером. Щелочно-масляные ингаляции рекомендуют на 3—5 дней лишь в одном случае — при наличии вязкой слизи и корок в гортани. Периодически назначают ингаляции 1—2 % раствора ментола в масле; ежедневно в течение 10 дней этот же препарат можно вливать в гортань (ментол оказывает небольшое раздражающее и слабое дезинфицирующее действие, поэтому нужно учитывать его индивидуальную переносимость).
При атрофическом процессе одновременно в гортани и глотке хороший эффект дает подслизистая инфильтрация в боковые отделы задней стенки глотки раствора новокаина и алоэ (2 мл 2 % раствора новокаина + 2 мл алоэ, состав инъецируют по 2 мл в каждую сторону одновременно; инъекции повторяют один раз в 7 дней, всего 8 инъекций). Для усиления деятельности железистого аппарата слизистой оболочки назначают 30 % раствор йодида калия по 8 капель 3 раза в день внутрь в течение 2 нед (перед назначением необходимо выявить переносимость йода). Внутрь аевит по 1 драже 2 раза в день в течение 2 нед.
Наружный отит — причины, симптомы, диагностика и лечение

Наружный отит — воспаление наружного уха диффузного или ограниченного характера. Ограниченный наружный отит проявляется образованием фурункула с резко выраженным болевым синдромом в стадии инфильтрации и возможностью развития фурункулеза при его вскрытии. Диффузный наружный отит характеризуется разлитым воспалением слухового прохода, которое сопровождается болью и распиранием в ухе, серозным, а затем гнойным отделяемым. С целью диагностики наружного отита проводится осмотр и пальпация околоушной области, отоскопия, аудиометрия, бакпосев отделяемого из уха. Лечебные мероприятия при наружном отите состоят в промывании слухового прохода антисептиками, закладывании в него турунд с лекарственными препаратами, проведении общей антибиотикотерапии, противовоспалительного и иммуностимулирующего лечения.
Общие сведения
Наружное ухо является периферической частью слухового аппарата человека. Оно состоит из наружного слухового прохода, имеющего хрящевую и костную части, и ушной раковины. От полости среднего уха наружное ухо отделено барабанной перепонкой. При локальном воспалении наружного слухового прохода говорят об ограниченном наружном отите. Он представляет собой гнойно-воспалительный процесс в области волосяного фолликула — фурункул. Разлитое воспаление слухового прохода, охватывающее его хрящевую и костную часть, в отоларингологии носит название диффузного наружного отита. Диффузный наружный отит характеризуется воспалительными изменениями как в коже, так и в подкожной жировой клетчатке слухового прохода, может сопровождаться воспалением барабанной перепонки.
Наружный отит
Причины возникновения наружного отита
Причиной наружного отита является инфицирование кожи наружного слухового прохода. Возбудителем ограниченного наружного отита чаще всего является пиогенный стафилококк. Диффузный наружный отит может быть вызван стафилококками, гемофильной палочкой, пневмококками, клебсиеллой, синегнойной палочкой, моракселлой, грибками рода Candida и др. Наиболее часто занос инфекции в слуховой проход с развитием наружного отита наблюдается при гноетечении из перфорированной барабанной перепонки при остром и хроническом гнойном среднем отите, гнойном лабиринтите.
Проникновению возбудителя внутрь кожного покрова, выстилающего наружный слуховой проход, осуществляется в местах повреждений и микротравм. В свою очередь травмирование кожи слухового прохода возможно при травме уха, наличие в нем инородного тела, попадании агрессивных химических веществ, неправильном проведении гигиены уха, самостоятельных попытках извлечения серной пробки, расчесывании уха при зудящих дерматозах (экземе, крапивнице, атопическом дерматите, аллергическом дерматите) и сахарном диабете.
Возникновению наружного отита способствует постоянное увлажнение слухового прохода попадающей в него водой, которое приводит к снижению барьерной функции кожи. Благоприятным фоном для развития наружного отита также является снижение общих защитных сил организма, что наблюдается при авитаминозе, иммунодефицитных состояниях (например, при ВИЧ-инфекции), хронических инфекциях (туберкулез, сифилис, хронический тонзиллит, хронический пиелонефрит), сильном переутомлении (синдром хронической усталости).
Ограниченный наружный отит
Симптомы ограниченного наружного отита
В своем развитии ограниченный наружный отит проходит те же стадии, что и фурункул на поверхности кожи. Однако замкнутое пространство и обильная иннервации слухового прохода, в котором располагается фурункул при наружном отите, обуславливают некоторые особенности его клинической картины. Обычно ограниченный наружный отит начинается с ощущения сильного зуда в слуховом проходе, который затем перерастает в боль. Увеличение размеров фурункула уха в стадии инфильтрации приводит к сдавлению нервных рецепторов и быстрому нарастанию болевого синдрома.
Боли в ухе при ограниченном наружном отите по своей интенсивности превосходят боли, отмечающиеся при остром среднем отите. Они иррадиируют в висок, затылок, верхнюю и нижнюю челюсть, захватывают всю половину головы со стороны больного уха. Отмечается усиление болевого синдрома при жевании, что в некоторых случаях заставляет пациента с наружным отитом отказаться от приема пищи. Характерно увеличение интенсивности болей в ночное время, в связи с чем происходит нарушение сна. Инфильтрация при ограниченном наружном отите может достигать значительного объема. При этом фурункул полностью перекрывает просвет слухового прохода и приводит к снижению слуха (тугоухости).
Вскрытие фурункула при наружном отите сопровождается истечением гноя из уха и резким уменьшением болевого синдрома. Однако при вскрытии фурункула часто происходит обсеменение других волосяных фолликулов слухового прохода с образованием множественных фурункулов и развитием фурункулеза, отличающегося упорным течением и стойкостью к проводимой терапии. Множественные фурункулы при наружном отите приводят к полной обтурации слухового прохода и усилению клинических симптомов заболевания. Развивается регионарный лимфаденит. Возможно появление отечности в заушной области и оттопыривание ушной раковины, что требует дифференцировки наружного отита от мастоидита.
Диагностика ограниченного наружного отита
В первую очередь отоларинголог проводит осмотр уха и отоскопию. Во время осмотра врач производит оттягивание ушной раковины, что при наружном отите приводит к появлению резкой боли в ухе. Возникновение боли при надавливании на козелок уха говорит о локализации ограниченного наружного отита на передней стенке слухового прохода. Резкая болезненность при пальпации за ухом свидетельствует в пользу того, что фурункул располагается на задне-верхней стенке слухового прохода. При наружном отите в области нижней стенки резко болезненна пальпация над углом нижней челюсти.
Отоскопия при ограниченном наружном отите обнаруживает наличие в слуховом проходе фурункула. В начальной стадии наружного отита фурункул имеет вид припухлости красного цвета. Созревший фурункул практически перекрывает слуховой проход, после его вскрытия отоскопия выявляет гной и наличие кратерообразного отверстия на вершине инфильтрата.
Аудиометрия и исследование слуха камертоном у пациентов с ограниченным наружным отитом определяет кондуктивный тип тугоухости и латерализацию звукопроведения в сторону пораженного уха. Для определения возбудителя проводится бактериологический посев гноя из фурункула. Дифференцировать ограниченный наружный отит следует от других видов отита, эпидемического паротита, мастоидита, экземы наружного уха.
Лечение ограниченного наружного отита
В стадии инфильтрации ограниченного наружного отита проводят туалет наружного уха и обработку пораженного участка нитратом серебра. В слуховой проход вводят турунду с антибактериальной мазью. Ухо закапывают ушными каплями, содержащими антибиотик (неомицин, офлоксацин и пр.). Для снятия болевого синдрома назначают анальгетики и противовоспалительные препараты. Возможно применение УВЧ-терапии. Созревший фурункул может быть вскрыт при помощи разреза. После его вскрытия наружный слуховой проход промывают растворами антибиотиков и антисептиков.
При наружном отите с множественными фурункулами показана антибиотикотерапия. При подтверждении стафилококковой природы отита применяют антистафилококковый анатоксин или вакцину. С целью повышения иммунитета рекомендована витаминотерапия, иммунокоррегирующее лечение, процедуры УФОК или ВЛОК, аутогемотерапия.
Диффузный наружный отит
Симптомы диффузного наружного отита
Диффузная форма наружного отита начинается с ощущения распирания, зуда и повышения температуры в слуховом проходе. Очень скоро возникает болевой синдром, который сопровождается иррадиацией боли во всю половину головы и ее значительным усилением во время жевания. Выраженный болевой синдром при диффузном наружном отите приводит к нарушению сна и анорексии. Значительная отечность воспаленных стенок слухового прохода суживает его просвет и является причиной снижения слуха. Диффузный наружный отит сопровождается небольшим количеством выделений из уха, которые в начале носят серозный характер, а затем становятся гнойными. Отмечается увеличение регионарных лимфоузлов. При тяжелом течении заболевания возможно распространение воспалительного процесса на ушную раковину и мягкие ткани околоушной области.
Острый период диффузного наружного отита длится 2-3 недели. Затем на фоне проводимого лечения или самопроизвольно может произойти уменьшение симптомов заболевания и полное выздоровление пациента. Также диффузный наружный отит может принять затяжное течение и перейти в хроническую форму. Хронический наружный отит сопровождается образованием рубцов, которые уменьшают просвет слухового прохода и могут стать причиной стойкого снижения слуха.
Диагностика диффузного наружного отита
Выраженная болезненность при надавливании на козелок, оттягивании ушной раковины, пальпации в заушной области и над углом верхней челюсти свидетельствует о разлитом воспалении слухового прохода. Отоскопия при диффузном наружном отите обнаруживает тотальное покраснение и отечность кожного покрова, выстилающего слуховой проход, наличие эрозий с серозным отделяемым. В более позднем периоде наружного отита выявляется обтурация слухового прохода из-за выраженного отека его стенок, визуализируются язвы и трещины, выделяющие зеленовато-желтый гной. Аудиометрия свидетельствует о наличие тугоухости по кондуктивному типу. Латерализация звука происходит к больному уху. Бактериологическое исследование отделяемого из уха позволяет верифицировать возбудителя и установить его чувствительность к основным антибактериальным препаратам.
Дифференциальный диагноз диффузного наружного отита проводят с гнойным средним отитом, рожей, острой экземой и фурункулом слухового прохода.
Лечение диффузного наружного отита
Терапия диффузного наружного отита проводится системным применением антибиотиков, поливитаминных и антигистаминных препаратов. При необходимости осуществляется иммунокоррегирующее лечение. Местное лечение диффузного наружного отита заключается в ведении в слуховой проход турунд с желтой ртутной мазью, жидкостью Бурова, антибактериальными и гормональными мазями, закапывании ушных капель с антибиотиками. Гнойный характер отделяемого из уха является показанием для промывания слухового прохода растворами антибиотиков.
Наружный отит грибковой этиологии лечится противогрибковыми препаратами системного и местно применения.
Профилактика наружного отита
Для предупреждения инфицирования кожи слухового прохода с развитием наружного отита необходимо избегать расчесывания ушной раковины, травмирования уха и попадания в него инородных тел. При купании следует беречь ухо от попадания в него воды. Ни в коем случае нельзя самостоятельно пытаться удалить инородное тело уха, поскольку это часто приводит к травмированию кожи слухового прохода. Не следует очищать ухо от серы не предназначенными для этого предметами: шпилькой, зубочисткой, спичкой, скрепкой и т. п. Туалет уха должен производиться специальной ушной палочкой на глубину не более, чем 0,5-1 см от начала слухового прохода.
Наружный отит: обоснование лечения и профилактики | Тарасова Г.Д.
Статья посвящена вопросам лечения и профилактики наружного отита
Боль в ухе или одновременно в обоих ушах может быть обусловлена развитием воспаления в области наружного, а не среднего уха. Установить правильный диагноз может в этом случае лишь врач-оториноларинголог при диагностическом осмотре.Распространенность воспалительных заболеваний наружного уха варьирует от 17 до 30% в структуре всей отиатрической патологии [1, 2].
Воспалительный процесс, локализующийся в области ушной раковины и наружного слухового прохода, принято объединять одним диагнозом – «наружный отит» (Н60 – согласно международной статистической классификации болезней, травм и причин смерти 10-й редакции (МКБ–10)). До настоящего времени в России не существует общепринятой классификации этого заболевания вследствие его полиэтиологичности.
Это заболевание может протекать остро или хронически, а также приобретать злокачественное течение. Хроническое течение эта форма отита в 90% принимает на фоне сахарного диабета. По распространенности наружный отит может быть ограниченным и диффузным. Кроме того, выделяют геморрагическую форму наружного отита, которую вызывают вирусы гриппа. Она возникает как осложнение. Вследствие нарушения проницаемости сосудистой стенки и образования транссудата на коже стенок наружного слухового прохода и барабанной перепонки появляются геморрагические пузырьки багрово-фиолетового цвета [3].
Описывают также острый наружный неинфекционный отит (химический, контактный, экзематозный, реактивный и БДУ). Наружный отит может проявляться также перихондритом ушной раковины.
Воспаление при наружном отите в 98% случаев вызывают бактерии – преимущественно Pseudomonas aeruginosa и Staphylococcus aureus, реже – Staphylococcus epidermidis, Streptococcus pyogenes, Streptococcus pneumoniaе, Enterococcae, Escherichia coli, Proteus spp., Klebsiella pneumoniaе, Mycoplasma pneumoniaе, анаэробы; грибы (Candida albicans и рода Aspergillus), значительно реже – вирусы [2, 4–7].
К причинам возникновения наружного отита относят: неправильно выполняемые процедуры гигиены в этой области, травмы кожного покрова (ссадины, трещины или эрозии), попадание в уши инородных тел, укусы насекомых, ожоги, отморожения, воздействие хлорированной воды, нарушение образования серы, использование берушей и вкладышей при пользовании слуховым аппаратом или аудиоплейером, заболевания кожи, СПИД, нарушение миграции эпителия в наружном слуховом проходе. Наружный отит может развиваться на фоне химиотерапии, при приеме цитостатиков, иммунодепрессантов; во время лучевой терапии; при пересадке органов. Поражение наружного уха встречается при Herpes Zoster, роже, псориазе, микоплазмозе, лейшманиозе, демодекозе, красной волчанке, номе, склероме и т. п. [7–9].
Снижение уровня защиты слухового прохода, за который отвечает ушная сера, также является предопределяющим фактором развития воспаления наружного уха. Сера обеспечивает кислую среду и выделение лизоцимов, которые уничтожают попадающие внутрь микроорганизмы. Если по какой-либо причине нарушается продукция серы либо меняется ее состав, это способно спровоцировать ослабление местного иммунитета. Кроме того, к системе защиты относят эпителиальную миграцию в наружном слуховом проходе, которая обеспечивает механизм самоочищения, способствуя удалению не только пылевых частиц, попадающих из воздуха, но и самоудалению ушной серы [10, 11].
В обиходе люди с целью очищения наружного уха используют различные предметы, нередко с острыми краями, которые могут травмировать кожу наружного слухового прохода. Так как эти предметы предварительно не обрабатывают антисептическими средствами, то при травмировании одновременно происходит инфицирование. Требуется просвещение населения в отношении правильности выполнения гигиены наружного уха, в т. ч. объяснение опасности использования палочек с ватными кончиками [11–13].
Диффузный наружный отит развивается как осложнение хронического среднего отита при истечении гноя из полости среднего уха. При этом происходит инфицирование наружного слухового прохода вследствие раздражения его гнойным отделяемым, причем в процесс может вовлекаться костная часть наружного слухового прохода. Часто инфекция распространяется и на барабанную перепонку.
Злокачественный наружный отит, как правило, наблюдают у лиц пожилого возраста, страдающих сахарным диабетом. В месте внедрения инфекции образуется инфильтрат с вовлечением костной ткани и околоушной железы. Воспаление при этом протекает агрессивно, распространяясь на височную кость (вызывает остит и ретроградный мастоидит), шилососцевидную область и околоушную железу, что приводит к параличу мышц, иннервируемых лицевым нервом. Распространение инфекции в череп может вызывать поражение черепных нервов, остеомиелит основания черепа, тромбоз бокового синуса и менингит с летальным исходом. Поэтому в этой ситуации так необходима своевременная антибактериальная терапия [14]. Возможно развитие грануляций, которые нарушают отток патологического отделяемого.
Диагностика наружного отита включает анализ жалоб больного, сбор данных анамнеза, общий осмотр, пальпацию околоушной области, при возможности осмотр наружного слухового прохода и отоскопию, мазок отделяемого на флору и грибы и их чувствительность к антибиотикам и антимикотикам, аудиометрическое исследование, реже требуется КТ [4].
Клиника наружного отита зависит от формы заболевания и локализации воспалительного процесса. Основные симптомы при острой форме заболевания: спонтанная, нередко сильная боль при надавливании на tragus (козелок) или дотрагивании до ушной раковины, локальное или распространенное покраснение кожи, сужение наружного слухового прохода, ощущение заложенности уха, наличие отделяемого из уха, симптомы общей интоксикации (повышение температуры тела, слабость, утомляемость и т. п.) имеют место редко – как правило, при выраженной распространенности процесса. При выраженном процессе сужение наружного слухового прохода значительное, вплоть до невозможности осмотра барабанной перепонки. Выраженность симптомов носит различный характер. Возможно увеличение лимфоузлов в околоушной области.
При возможности осуществить отоскопию отмечают покраснение и отек кожи слухового прохода, кожа раздраженная, могут быть заметны участки нарушения ее целостности и мацерация.
Боль может иррадиировать в челюсть, шею и голову, усиливаться во время жевания и при открывании рта. При инфекционном воспалении (при фурункуле наружного уха) и адекватной терапии на 5–7-й день происходят его самопроизвольное вскрытие, истечение гноя, что сопровождается снижением интенсивности боли.
Клиника хондроперихондрита включает отек и гиперемию всей ушной раковины, исключая мочку уха. В дальнейшем возможны образование гнойного экссудата, флюктуации, расплавление хряща с отторжением некротизированных тканей и в последующем деформация ушной раковины [8, 9, 14].
При грибковом и смешанном поражении наружного уха к симптоматике присоединяются зуд в ухе, иногда шум, пленки, корки различной окраски и консистенции на стенках наружного слухового прохода. Отделяемого может быть немного, и оно нередко превращается в пленки. В ряде случаев оно имеет густую творожистую консистенцию разной окраски (в зависимости от рода гриба), а иногда бывает жидким и вытекает наружу. Наружный отомикоз может сопровождаться средним отомикозом с наличием перфорации барабанной перепонки.
При рожистом воспалении в ряде случаев на коже наружного уха имеют место пузырьки с прозрачным содержимым.
Осложнения наружного отита включают стеноз наружного слухового прохода, мирингит, перфорацию барабанной перепонки, региональную диссеминацию инфекции (аурикулярный целлюлит, перихондрит, паротит) и прогрессирование с переходом в злокачественный наружный отит, который может привести к фатальным последствиям.
Лечение
Лечение наружного отита при отсутствии перфорации барабанной перепонки начинают с осторожного очищения слухового прохода путем промывания теплым раствором фурацилина 1:5000 или стерильным физиологическим раствором с последующим тщательным высушиванием с помощью фена или ватных турунд.Для промывания широко применяют 2% раствор уксусной кислоты, а также раствор ацетата алюминия. Известно, что наиболее благоприятный pH среды для развития Staphylococcus aureus и Pseudomonas aeruginosa находится в диапазоне от 6,5 до 7,3. Перечисленные вещества, создавая кислую среду, препятствуют росту микроорганизмов, в т. ч. грибов. Слабый раствор уксусной кислоты или ацетата алюминия можно использовать для профилактики наружного отита [2].
Целью терапии является воздействие на патоген, вызвавший воспаление. В связи с этим стартовое эмпирическое лечение острого наружного отита заключается в назначении местных противовоспалительных препаратов широкого диапазона действия, исключая ототоксические антибиотики. Реализация этой цели может быть осуществлена путем выбора сложных ушных капель, зарегистрированных в России. Следует помнить о возрастных ограничениях, которые они имеют (табл. 1).

Капли более эффективны, если их вводить в наружный слуховой проход после его очищения с помощью ватника или турунды. Если больной проводит лечение в стационаре, то обычно пропитанную назначенным лекарственным веществом турунду в полость наружного слухового прохода вводит врач. В случаях, когда пациент осуществляет амбулаторное лечение, турунду ввинчивающим движением следует ввести в полость наружного слухового прохода и затем на нее накапать жидкое лекарственное средство или ушные капли.
Результаты отечественных исследователей доказывают эффективность имеющихся у нас в арсенале средств при различных формах и природе наружного отита. Следует упомянуть, что препарат офлоксацин высокоактивен в отношении Pseudomonas aeruginosa [15]. Диоксидин в виде раствора для внутриполостного и наружного применения 10 мг/мл рационален при лечении больных с инфекционным наружным отитом [9]. Препарат цинка гиалуронат, улучшающий трофику и регенерацию тканей, с противомикробной активностью также рекомендован для наружного применения при наружном отите. Его выпускают в виде геля и раствора. Широким антибактериальным спектром обладают мазь и крем мупироцина. Особенно ценным представляется то, что препарат практически не активен против представителей нормальной микрофлоры кожи. Имеются данные об активности препарата в отношении некоторых грибов [16]. Некоторые авторы применяют различные антисептики (бензилдиметил [3-(миристоиламино) пропил]аммоний хлорид моногидрат, йод + [калия йодид + поливиниловый спирт]).
Одним из эффективных средств с антимикробной направленностью является препарат Повидон-йод, действие которого заключается в повреждении йодом клеточной стенки патогенных микроорганизмов. Препарат выпускается под торговым названием Бетадин и, что удобно для ЛОР-практики, имеет 2 формы: раствор и мазь. Концентрированный раствор препарата Бетадин применяется для обработки кожи наружного слухового прохода, а вот при обработке кожи ушной раковины вследствие ее нежности следует использовать лишь разведенные растворы. При вирусном поражении кожи наружного уха рационально использовать концентрированные растворы. При наличии экссудативного процесса в области наружного уха назначают раствор, а при инфильтративных процессах – мазь. Перед применением мази ухо деликатно очищают от скопившихся выделений. Как правило, средство наносится тонким слоем, либо используются пропитанные мазью турунды, что обеспечивает необходимую концентрацию вещества в ушной полости. Излишек мази всегда можно удалить с помощью ватного тампона.
Все лекарственные формы Повидон-йода обладают широким спектром антимикробного действия, а также воздействуют на грибы, спорообразующую флору, простейших, трепонем и некоторых вирусов [17]. Важными свойствами препарата являются отсутствие формирования устойчивости микроорганизмов даже при его достаточно длительном применении, а также высокий профиль безопасности. В двойном слепом рандомизированном исследовании, включившем 40 пациентов с хроническим гнойным средним отитом, было показано, что Повидон-йод не уступает по антибактериальной активности ципрофлоксацину, имея преимущество перед ним в отсутствии формирования резистентности [18]. Был описан клинический опыт применения мази и раствора Бетадина у пациента со злокачественным наружным отитом: на фоне терапии прекратились выделения, улучшился слух, воспалительный процесс кожи наружных слуховых проходов с обеих сторон регрессировал [19].
Ограничением для использования препарата является наличие у пациента гипертиреоза и аллергии на йод. Также он противопоказан при почечной недостаточности.
При осложнениях, которые чаще вызваны P. aeruginosa, при распространении воспаления за пределы наружного уха, а также у больных сахарным диабетом целесообразна системная антимикробная терапия (группы цефалоспоринов, фторхинолонов).
Возможно одновременно назначать физиотерапию в виде КУФ-облучения наружного слухового прохода ежедневно до 2-х биодоз в течение 5–6 дней; светолечения, излучения гелийнеонового лазера, УФО, низкочастотного магнитного поля, фонофореза лекарственных веществ.
Профилактика
Знание причин развития наружного отита определяет профилактические мероприятия в этом отношении. Прежде всего необходимо правильно осуществлять гигиену наружного уха. С этой целью используют регулярные промывания изотоническим раствором морской воды и церуменолитики – средства для удаления скоплений ушной серы. Использование ватных палочек лишь с ограничителем при удалении ушной серы и воды из наружного слухового прохода также можно отнести к профилактическим мероприятиям.Ни в коем случае нельзя самостоятельно пытаться удалить инородное тело уха, поскольку это часто приводит к травмированию кожи слухового прохода.
С целью профилактики наружного отита следует надевать плавательную шапочку при посещении бассейна с хлорированной водой, мыть уши чистой пресной водой после купания в бассейне, море и других водоемах, защищать уши от попадания в них раздражающих веществ (краски, лака для волос), обращаться к врачу при появлении первых признаков заболевания.
При рожистом воспалении пациента необходимо изолировать от здоровых людей с целью предотвращения распространения инфекции.
Острый наружный отит: причины, симптомы, лечение
Если у вас возник острый отит наружного уха, вы можете испытывать боль, выделения из уха и потерю слуха, в том случае, если ушной канал отек, а любая обработка ушной раковины вызывает боль. Диагноз ставят на основании обследования. Лечение сводится к хирургической обработке и применению препаратов местного назначения, в том числе антибиотиков, кортикостероидов и уксусной кислоты, или их комбинации.
Наружный отит может проявляться в виде локализованного фурункулеза или диффузной инфекции всего ушного канала (обычного или острого отита наружного уха). Это заболевание часто называют «ухо пловца». Сочетание воды в ушном канале и использование ватных тампонов является основным фактором риска возникновения острого наружного отита. Злокачественный наружный отит является тяжелым синегнойным остеомиелитом височной кости, возникающим у диабетиков и пациентов с ослабленным иммунитетом.
Причины
Диффузный наружный отит обычно может быть вызван бактериями, такими как синегнойная палочка, протей вульгарный, золотистый стафилококк или кишечная палочка. Грибковый наружный отит (отомикоз), как правило, вызывается черной плесенью Aspergillus niger или диплоидным грибком Candida Albicans (реже). Появление фурункулов в наружном ушном канале обычно вызвано золотистым стафилококком.
Факторы риска
- Аллергии
- Псориаз
- Экзема
- Себорейный дерматит
- Снижение кислотности в ушном канале (возможно из-за частого попадания воды)
- Попадание раздражающих кожу веществ, например, лак для волос или краска для волос
- Повреждение кожи в ушном канале, например, в связи с неаккуратной очисткой уха ватными палочками
Попытки очистить ушной канал ватными палочками способны вызвать микроповреждения нежной кожи слухового прохода (через которые могут попасть бактерии, вызвав инфекцию). Также при очистке ушей вы можете протолкнуть грязь и ушную серу глубже в канал. Эти накопления в ушном канале могут препятствовать выходу воды из уха, в результате чего возникает мацерация кожи, что создает основу для бактериальной инфекции.
Симптомы
 Отомикоз — грибковая инфекция наружного уха
Отомикоз — грибковая инфекция наружного ухаСимптомами острого наружного отита являются появление боли и зловонных выделений. Если канал опухает или заполняется гнойными массами, происходит потеря слуха. При прикосновениях или оттягивании ушной раковины, или надавливании на козелок могут возникать болезненные ощущения. При остром отите наружного уха, осмотр наружного слухового прохода и барабанной перепонки (отоскопия) является болезненным и достаточно непростым. Это связано с тем, что ушной канал, опух и покраснел, и в нем много влажных, гнойных масс.
Отомикоз является больше зудящим, чем болезненным, и пациенты также жалуются на чувство заложенности уха. Причиной отомикоза становится черная плесень Aspergillus niger, которую можно заметить по наличию серовато черных или желтых точек (грибковых конидиеносцев), окруженных нитевидными образованиями (гифа гриба). При инфекции, вызванной C. Albicans, грибок на коже слухового прохода не наблюдается, но, как правило, появляется вязкий, кремоподобный белый экссудат.
Фурункулы вызывают сильную боль и из них со временем может вытечь гной с кровью. Они появляются в виде очаговых эритематозных отеков (гнойников).
По теме: Грибок в ушах — причины, симптомы, лечение, профилактика.
Диагностика
 Отоскопия — осмотр наружного слухового прохода
Отоскопия — осмотр наружного слухового проходаДиагноз ставят на основании на обследования. При обильном выделении гноя, острый наружный отит достаточно трудно отличить от острого гнойного среднего отита с перфорацией барабанной перепонки. Боль, возникающая при оттягивании ушной раковины может указывать на наружный отит. Грибковые инфекции диагностируются по внешнему виду.
Лечение
- Хирургическая обработка раны
- Местное применение уксусной кислоты и кортикостероидов
- Местное применение антибиотиков (иногда)
Применение антибиотиков и кортикостероидов местного действия достаточно эффективно лечит острый наружный отит. В первую очередь необходимо аккуратно и тщательно удалить гной и различные частицы из ушного канала с помощью резиновой груши или шприца, и вытереть с помощью сухих хлопковых салфеток. Промывания ушного канала водой не рекомендуются.
Обычный наружный отит можно лечить, изменяя рН ушного канала 2% раствором уксусной кислоты и уменьшая воспаление с помощью местного применения гидрокортизона – их необходимо капать в ухо по 5 капель три раза в день в течение 7 дней. Умеренный наружный отит требует применения антибактериальных растворов или суспензий, таких как Неомицин, Полимиксин, Ципрофлоксацин или Офлоксацин.
При относительно тяжелом воспалении наружного уха, в наружный слуховой проход необходимо помещать ватный тампон, смоченный в Жидкости Бурова (5% ацетат алюминия) или антибиотике местного действия 4 раза в день. При сильном отеке внешнего канала, ватный тампон помогает лечебной жидкости попасть глубже в ухо. Ватный тампон остается в ушном канале в течение 24 — 72 часов, после чего отек спадает настолько, что позволяет проводить инстилляцию лекарственных веществ непосредственно в канал.
Тяжелый острый наружный отит или наличие целлюлита, выходящего за пределы ушного канала требует применения системных антибиотиков, таких как Цефалексин 500 мг перорально в течение 10 дней или Ципрофлоксацин 500 мг перорально в течение 10 дней. Также для снижения боли и воспаления, в течение первых 24 — 48 часов может потребоваться применение нестероидных противовоспалительных препаратов (НПВП) или даже перорального применения опиоидов.
Грибковый наружный отит, требует тщательной очистки ушного канала и применения противогрибкового раствора (например, Генцианвиолет, Нистатин, Клотримазол, или даже сочетание уксусной кислоты и изопропилового спирта). Однако эти и подобные препараты не должны использоваться, если барабанная перепонка перфорирована, поскольку они могут вызвать сильную боль или повреждение внутреннего уха. Могут понадобиться повторные очистки и лечение.
Как при обычном остром наружном отите, так и при его грибковой форме, настоятельно рекомендуется держать ухо в сухости (например, носить шапочку для душа при принятии ванны и душа, в период лечения отказаться от плавания).
При появлении фурункулов в наружном слуховом проходе, их надрезают и дренируют. Если пациент обратился на ранней стадии болезни, разрез обычно делается небольшой. Назначаются пероральные антистафилококковые антибиотики, т.к. препараты местного применения неэффективны. Для облегчения боли, могут быть необходимы анальгетики, такие как Оксикодон и Ацетаминофен. Сухое тепло также может уменьшить боль, и ускорить выздоровление.
Профилактика
 Закапывание в ухо специального раствора
Закапывание в ухо специального раствораНаружный отит часто можно предотвратить, закапывая несколько капель смеси спирта и уксуса 1:1 сразу же после купания (если барабанная перепонка цела). Спирт помогает удалить воду, а уксус изменяет рН ушного канала. Использование ватных тампонов или других приспособлений не рекомендуется.
Ключевые моменты
- Острый наружный отит, как правило, вызывается бактериальной инфекцией и в меньшей степени грибковой инфекцией, при которой ухо больше зудит, нежели болит.
- Сильная боль, возникающая при оттягивании ушной раковины, говорит о развитии острого наружного отита.
- Аккуратно удаляйте гнойные частицы из канала с помощью всасывания или сухих хлопковых салфеток (процедуру необходимо проводить под пристальным наблюдением).
- Не промывайте ухо.
- В легких случаях применяйте капли уксусной кислоты и гидрокортизон.
В более серьезных случаях, хирургическая обработка раны является крайне важной наряду с применением антибиотиков местного назначения (если канал опухший, используйте ватный тампон, пропитанный антибиотиком). Иногда назначают курс системных антибиотиков.
